Инородные тела верхних дыхательных путей — ГБУЗ «АЦОЗМП»
Дыхательная система человека состоит из верхних дыхательных путей(носовая полость, глотка) и нижних путей (гортань, трахея, бронхи и легкие).
В месте расположения голосовых связок канал гортани наиболее узок, что является естественным барьером для прохождения инородных тел дальше в трахею. Поэтому чаще всего встречаются случаи попадания инородных тел именно в гортани.
Инородным телом могут стать кусочки пиши при ее приеме, всевозможные мелкие предметы, которые при вдохе с потоком воздуха увлекаются в верхние пути.
Признаки:
- Резкий и частый кашель;
- Затрудненный вдох или вообще невозможность сделать его, нехватка воздуха и удушье;
- Сложность голосовой речи, глазное слезотечение;
- Покраснение кожи лица и шеи, в тяжелых случаях до синюшного цвета;
- Частичная или полная потеря сознания.
Если подобная ситуация произошла с вами или в ситуацию попал другой человек, необходимо срочно принять меры и оказать первую помощь при попадании инородного тела в дыхательные пути.
Первая помощь при попадании инородного тела в дыхательные пути взрослого человека
Это случилось с вами:
Постарайтесь медленно вдохнуть как можно больше воздуха, наклонитесь вниз и резким усилием выдохните его (кашель сам вам поможет), одновременно с усилием постукивая по центру груди полусогнутым кулаком, заставляя предмет оторваться от стенки гортани и с потоком воздуха выйти наружу. Если не получилось с первого раза, повторяйте многократно. Если вы не один и помочь себе не получается, подайте сигнал о том, что вам плохо и требуется срочная посторонняя помощь.
Это случилось с другим человеком:
- Первое, что нужно сделать – наклонить его вниз головой и на его резком выдохе постучать по спине в центре грудного отдела полусогнутым кулаком (в форме лодочки).
 Объясните ему, что не следует говорить. При попытке заговорить он будет вынужден резко и глубоко вдыхать воздух, тем самым все дальше проталкивая попавший предмет до трахеи, бронхов и легких.
Объясните ему, что не следует говорить. При попытке заговорить он будет вынужден резко и глубоко вдыхать воздух, тем самым все дальше проталкивая попавший предмет до трахеи, бронхов и легких. - Второе, если первая мера не привела к облегчению. Встать со спины, обхватить обеими руками грудь пострадавшего, замкнув руки в замочек или за запястья. Заставьте попавшего в беду человека осторожно набрать больше воздуха и по вашей команде резко выдохнуть. Ваша задача на выдохе быстро давить грудь руками, одновременно его наклоняя. Иногда достаточно одного раза чтобы освободить гортань от предмета, в противном случае сделайте это несколько раз до достижения полного эффекта.
Если принятые меры не улучшают состояния, а пострадавший потерял сознание, срочно и немедленно вызывайте скорую помощь. При полном отсутствии дыхания нужно без промедления проводить искусственное дыхание, не прерывая его до приезда врачей. В бессознательном расслабленном состоянии человека и стенки гортани расслаблены, это позволит проходить воздуху при принудительном дыхании в легкие. А опытная бригада медиков примет самые экстренные и профессиональные меры. Правильное поведение и первая помощь при подобных ситуациях могут спасти кому-то жизнь.
А опытная бригада медиков примет самые экстренные и профессиональные меры. Правильное поведение и первая помощь при подобных ситуациях могут спасти кому-то жизнь.
Инородные тела дыхательных путей у детей
Чаще всего (примерно 95-98%всех случаев) инородные тела дыхательных путей встречаются у детей в возрасте 1,5 до 3 лет. Именно в этом возрасте ребенок тянет в рот все, что попало в пределы его досягаемости. Плохо еще то, что ребенок не всегда может сказать, что именно ним произошло.
Много детей стали инвалидами многие перенесли тяжелейшие манипуляции и операции из-за оплошности и невнимательности их родителей. Инородные тела верхних дыхательных путей могут находиться где угодно – в носовых ходах, гортани, трахее, бронхах, в ткани самого легкого, в плевральной полости. По локализации самое опасное место – гортань и трахея. Инородные тела в этой области могут полностью перекрыть доступ воздуха. Если не оказать немедленную помощь, то смерть наступить через 1-2 минуты.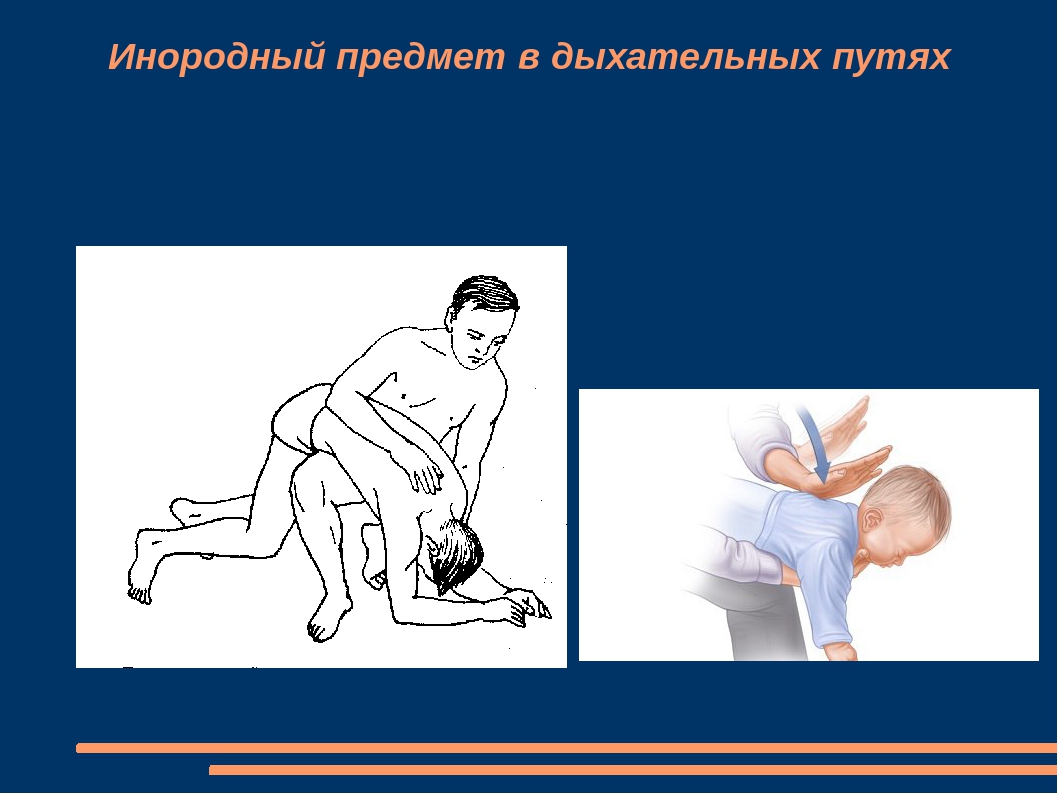
Клинические проявления инородного тела дыхательных путей
Обычно родители четко связывают появление симптомов удушья с едой или игрой мелкими игрушками. Но иногда, особенно когда ребенок остается без присмотра, этой можно и не установить.Иногда инородные тела дыхательных путей могут вообще никак себя не проявлять до определенного времени, пока не появляются осложнения.
При попадании инородного тела в трахею и бронхи наблюдается приступообразный кашель, который особенно усиливается по ночам, когда ребенок беспокоится. Раздражение рефлексогенных зон гортани препятствует выкашливанию инородного тела за счет быстрого смыкания голосовых связок, что и способствует баллотированию его в трахее. При беспокойстве, плаче, смехе и кашле хлопающий звук, похожий на тот, который возникает при откупоривании бутылки с газированной водой. Баллотирование инородного тела еще лучше путем прикладывания ладоней к передней поверхности шеи. Инородного тела мелких бронхов могут вообще никак себя не проявлять в первое время.
Инородное тело в носу. Маленькие дети иногда засовывают крошечные предметы, подобно бусинка или комкам бумаги, внос, а затем могут вытащить их обратно. Иногда предмет можно удалить, успокоив ребенка настолько, что удается высморкать нос. Если такой способ не поможет, надо вызвать врача. Вытаскивать предмет опасно, так как в результате его можно еще глубже затолкать в нос.
Иногда родители могут даже не знать о том, что у ребенка инородное тело в носу. Выделения из одной ноздри в течение нескольких дней должны вызвать беспокойство у родителей и заставить их обратиться к врачу.
Неотложные мероприятия
При оказании помощи маленьким детям можно перевернуть из вверх ногами.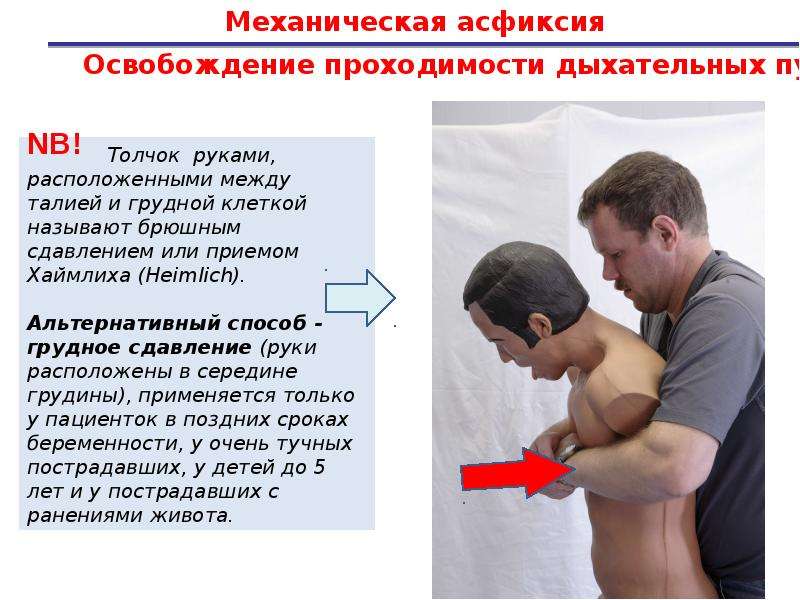 Однако это допустимо не всегда: нужно соизмерять свои силы с поведением, ростом и весом ребенка. Недопустима также тряска удерживаемого вниз головой ребенка за ноги.
Однако это допустимо не всегда: нужно соизмерять свои силы с поведением, ростом и весом ребенка. Недопустима также тряска удерживаемого вниз головой ребенка за ноги.
При внезапном приступе асфиксии следует незамедлительно энергично поколачивать ладонью между лопатками; может помочь прием Хеймлика:
Пострадавшего охватывают сзади руками так, чтобы правая кисть, сжатая в кулак, находилась на уровне между пупком и мечевидным отростком грудины, а левая кисть – поверх нее, в этом положении делают четыре резких толчка по направлению внутрь – вверх, вызывая искусственный кашель. Попытаться удалить инородное тело пинцетом (пальцами).
При попадании инородного тела в дыхательные пути ребенка необходима срочная госпитализация в специализированный стационар для оказания квалифицированной помощи. Транспортировку детей с инородными телами дыхательных путей лучше осуществлять в положении сидя, чтобы не вызывать смещения инородного тела ивозможности удушья. Обязательно обратитесь к врачу, даже если вам удалось быстро удалить инородное тело из дыхательных путей малыша.
Обязательно обратитесь к врачу, даже если вам удалось быстро удалить инородное тело из дыхательных путей малыша.
Родители, задумайтесь! Стоит ли так рисковать своим ребенком? Запомните одно правило:
НЕЛЬЗЯ ДАВАТЬ ДЕТЯМ МОЛОЖЕ 3-7 ЛЕТ МЕЛКИЕ ИГРУШКИ И ПРОДУКТЫ ПИТАНИЯ (ОРЕХИ, ГОРОХ, СЕМЕЧКИ И Т.П., КОТОРЫЕ ОНИ МОГЛИ БЫ ВДОХНУТЬ.
Поверьте, ваш ребенок прекрасно проживет без них. И избежит, таким образом, многих неприятностей. Будьте осторожны! Не рискуйте жизнью и здоровьем собственных детей!
Заведующий отделением медицинской профилактики
ГБУЗ «Армавирский центр медицинской профилактики» С.Х. Солодовникова
Инородные тела дыхательных путей у детей
Чаще всего (примерно в 95-98% всех случаев) инородные тела дыхательных путей встречаются у детей в возрасте от 1,5 до 3 лет. Именно в этом возрасте ребенок активно сознательно начинает познавать окружающий мир.
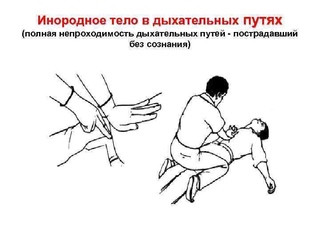 Инородные тела мелких бронхов могут вообще никак себя не проявлять в первое время. Они не вызывают выраженных дыхательных расстройств, и никак не влияют на самочуствие ребенка. Hо спустя некоторое время (дни, недели, а иногда — и месяцы и годы) в этом месте развивается гнойный процесс, ведущий к образованию бронхоэктазов или развитию легочного кровотечения.
Инородные тела мелких бронхов могут вообще никак себя не проявлять в первое время. Они не вызывают выраженных дыхательных расстройств, и никак не влияют на самочуствие ребенка. Hо спустя некоторое время (дни, недели, а иногда — и месяцы и годы) в этом месте развивается гнойный процесс, ведущий к образованию бронхоэктазов или развитию легочного кровотечения.
Баллотирующие инородные тела трахеи опасны еще и тем, что при ударе ими снизу по голосовым связкам возникает стойкий ларингоспазм, приводящий сам по себе к практически полному закрытию просвета гортани. Длительно стоящие инородные тела дыхательных путей вызывают хроническое воспаление, приводящее к развитию бронхоэктазов, или фиброза, или к возникновению легочного кровотечения. Все эти осложнения лечатся только оперативно. Иногда происходит миграция инородных тел в плевральную полость (чаще всего это колоски злаковых растений), в следствие чего может возникнуть пиоторакс и/или пиопневмоторакс.
Основными признаками попадания инородных тел являются: кашель во время еды или игры, свистящее дыхание, цианоз кожных покровов, одышка, и т. д. Могут присутствовать как и все эти признаки, так и каждый из них в отдельности. Обычно родители четко связывают появление этих симптомов с едой или с игрой с мелкими игрушками. Hо иногда, особенно когда ребенок остается без присмотра, этой связи можно и не установить. Тогда диагностика особенно затруднительна. Иногда инородные тела дыхательных путей могут вообще никак себя не проявлять. Заподозрить наличие инородного тела можно при аускультации, рентгенографии и рентгеноскопии грудной клетки. Характер аускультативных и рентгенологических изменений зависит от типа обструкции дыхательных путей. Hе все инородные тела рентгеноконтрастны. Hо полностью исключить или подтвердить наличие инородного тела дыхательных путей можно только при трахеобронхоскопии. И при любом, даже малейшем подозрении на аспирацию инородного тела есть прямые показания для проведения трахеобронхоскопии.
д. Могут присутствовать как и все эти признаки, так и каждый из них в отдельности. Обычно родители четко связывают появление этих симптомов с едой или с игрой с мелкими игрушками. Hо иногда, особенно когда ребенок остается без присмотра, этой связи можно и не установить. Тогда диагностика особенно затруднительна. Иногда инородные тела дыхательных путей могут вообще никак себя не проявлять. Заподозрить наличие инородного тела можно при аускультации, рентгенографии и рентгеноскопии грудной клетки. Характер аускультативных и рентгенологических изменений зависит от типа обструкции дыхательных путей. Hе все инородные тела рентгеноконтрастны. Hо полностью исключить или подтвердить наличие инородного тела дыхательных путей можно только при трахеобронхоскопии. И при любом, даже малейшем подозрении на аспирацию инородного тела есть прямые показания для проведения трахеобронхоскопии.
Лечение должно проводиться в специализированном отделении где есть врачи, владеющие трахеобронхоскопией. Инородные тела трахеи и бронхов удаляются при помощи эндоскопических щипцов. Дальнейшая терапия (антибиотики, ФЗТ, массаж) зависит от характера и выраженности воспалительного процесса в бронхах. Иногда при длительностоящих инородных телах с развитием осложнений (бронхоэктазы, фиброз, кровотечение и т.д.) приходится прибегать к оперативному лечению.
Инородные тела трахеи и бронхов удаляются при помощи эндоскопических щипцов. Дальнейшая терапия (антибиотики, ФЗТ, массаж) зависит от характера и выраженности воспалительного процесса в бронхах. Иногда при длительностоящих инородных телах с развитием осложнений (бронхоэктазы, фиброз, кровотечение и т.д.) приходится прибегать к оперативному лечению.
Еще раз повторяю: для практически 100-процентной диагностики инородного тела дыхательных путей трахеобронхоскопия необходима! Pазумеется, я не имею ввиду инородные тела носовых ходов и глотки. В этих случаях необходима консультация ЛОP-врача.
Проанализирован опыт работы хирургического отделения «Центра матери и ребенка» г. Усть- Каменогорска по инородным телам дыхательных путей в период с 2009г по 2014г, изучены истории болезней, протокола из журналов бронхоскопий.
Всего за данный период произведено манипуляций с результатом удаления инородного тела — бронхоскопия- 51. Возраст больных составил: от 11мес-3 лет — 26; от 4-6лет — 14; от 7-14 лет — 11. Диагностика включала как клинические, так и инструментально-лабораторные методы исследования.
Диагностика включала как клинические, так и инструментально-лабораторные методы исследования.
Врачами «ЦМиР» г. Усть-Каменогорска осуществляется экстренная бронхологическая помощь в отдаленных районах Восточно-Казахстанской области по линии санавиации. В состав бронхологической бригады входят: детский хирург, анестезиолог, эндоскопическая мед. сестра. В подобных случаях за последние 5 лет помощь оказана 8 пациентам.
В заключение: инородные тела дыхательных путей — страшная и очень опасная патология. Много детей стали инвалидами, многие перенесли тяжелейшие манипуляции и операции из-за оплошности и невнимательности их родителей. Бывали и смертельные исходы.
Уважаемые родители! Запомните одно правило:
Hельзя давать детям младше 3-4 лет мелкие игpушки и пpодукты питания (оpехи, гоpох и т.п.), Котоpые они могли бы вдохнуть.
Поверьте, ваш ребенок прекрасно проживет без них. И избежит таким образом многих неприятностей.
Будьте осторожны! Hе рискуйте жизнью и здоровьем собственных детей!
Врач хирург «Центр Матери и Ребенка»: Пушкарев Михаил Анатольевич
Признаки инородного тело в дыхательных путях и первая помощь
Такая крайне неприятная ситуация, как попадание в дыхательные пути (носоглотка, гортань) чужеродного предмета происходит довольно часто. Большая вероятность ее возникновения существует у детей до 5 лет. Именно в этом возрасте он активно познает окружающий его мир, используя при этом не только руки, но и рот. Также существует вероятность того, что маленький предмет ребенок может просто вдохнуть внутрь.
В старшем возрасте попадание инородного тела в дыхательные пути происходит во время игр, шуток, слишком быстрого приема пищи иили неудачных экспериментов. Как следует вести себя в подобной ситуации, как помочь пострадавшему, и на какие первые признаки следует обратить внимание, рассмотрим в данной статье.
Основные симптомы
В зависимости от величины инородного предмета в дыхательных путях, оно способно полностью или частично их закрывать, блокируя доступ кислорода в легкие. Кроме того, чужеродное тело может травмировать гортань, голосовые связки, вызывая воспаления и отек, тем самым ухудшая ситуацию. При частичном варианте дыхание будет тяжелым, затрудненным и прерывистым. Иногда человек может сделать вдох, а вот вместо выдоха будет скрип или свист. Самая опасная ситуация, когда инородный предмет полностью блокирует процесс дыхания, перекрывая просвет сразу обоих бронхов. В таком случае, велик риск смертельного случая.
Как понять, что причиной удушья является именно инородное тело, а не сильная аллергическая реакция, например?
Признаки инородного тело в дыхательных путях
- Резкое и внезапное изменение поведения. Движения становятся хаотичными. Человек, как правило, хватается за горло и теряет способность говорить.
- Покраснение кожи лица, увеличение вен на шее
- Кашель, как попытка организма избавиться от предмета
- Дыхание затруднено.
 При вдохе можно услышать сильные хрипы
При вдохе можно услышать сильные хрипы - Из-за резкой нехватки кислорода, кожа над верхней губой может приобрести синеватый оттенок.
- Быстрая потеря сознания
Такие симптомы свойственны активной фазе при полном перекрытии дыхательных путей, если предмет остановился в гортани или трахеи. Заболевание развивается резко, и помощь должна быть оказана максимально быстро и эффективно.
Если маленький предмет при резком вдохе или кашле, прошел через гортань и застрял в бронхах, то резкие первые внешние симптомы могут и отсутствовать, или проявляться время от времени. В таком случае, возникает вялотекущий воспалительный процесс, который может сопровождаться: повышением температуры, кратковременными приступами асфиксии, приступами кашля, одышкой, рвотой. Определить причину возможно только с помощью рентгена.
Следует помнить, что при неправильно оказанной помощи, вы можете сместить чужеродный предмет вглубь, и таким образом только ухудшите состояние пострадавшего.
Инородное тело в дыхательных путях и первая помощь
В зависимости от возраста пострадавшего действовать нужно по-разному, во избежание ухудшения состояния. Взрослого человека необходимо наклонить вперед, чтобы голова оказалась ниже тела. Желательно зафиксировать такое положение, держа рукой за талию. Ударить основанием ладони резко по спине в место между лопатками. Удары должны быть четкими. Если 5 попыток были неудачны, и избавиться от постороннего предмета не удалось, то прибегают к методу Хаймлиха.
- Удобнее всего его применять в положении стоя. Вам необходимо принять устойчивое положение для того, чтобы, если пострадавший потеряет сознание, вы могли его удержать.
- Со спины, обхватите пострадавшего двумя руками в области живота, чуть выше желудка.
- Сожмите рабочую руку в кулак, а второй – зафиксируйте его. Обратите внимание, что бы ваш большой палец руки был плотно прижат к кулаку, иначе можете нанести травму человеку.
- Делайте быстрые толчки внутрь, а потом вверх, вдавливая кулак в живот.

- Необходимо сделать 5 толчков без перерыва.
В случае, когда пострадавший находится без сознания, прибегать к такому приему уже поздно. Начинайте мероприятия по сердечно-легочной реанимации (искусственное дыхание) до приезда специалистов, либо до первых самостоятельных вдохов пострадавшего.
Взрослому человеку, обладающему лишним весом или у беременных женщин, толчки в живот делать нельзя. Здесь следует скрепить руки на нижней границе грудной клетки (выше живота) и действовать по описанной схеме.Извлечь инородные тела верхних дыхательных путей у младенцев или малышей до 1 года можно, используя несколько иную тактику. Ребенка следует положить животом на предплечье и наклонить вниз голову, придерживая шею, и держа рот открытым. Контролируя силу, сделайте 5 хлопков ладонью между лопатками спины. Если предмет не вышел, то поверните ребенка лицом к себе. На грудную клетку надавливайте 2 пальцами, пока инородное тело не удастся удалить. Будьте осторожны с применяемой силой, ребра ребенка легко могут треснуть.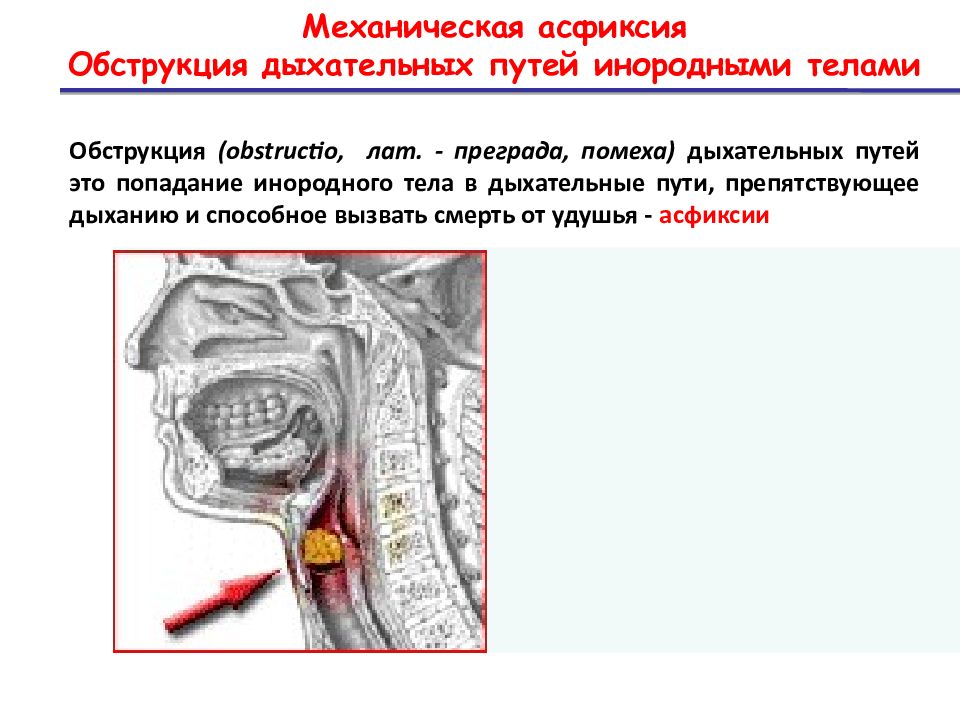
Когда человек стал дышать самостоятельно, поверните его набок и дождитесь приезда скорой помощи. Вызвать ее будет необходимо в любом случае.
Частые ошибки при первой помощи
При вдыхании инородного тела в дыхательные пути, помощь должна быть оказана правильно, вовремя и быстро. Такие ситуации представляют угрозу для жизни человека, поэтому допущенная ошибка может привести к трагичному результату.
Очень часто, люди, пытаясь помочь, допускают следующие неправильные действия:
- При кашле нельзя бить пострадавшего между лопатками. Лучше вообще не вмешиваться, пока вы не увидите признаки удушья. Кашель означает, что дыхательные пути перекрыты не полностью, и организм может самостоятельно справиться с данной проблемой.
- Не нужно со всей силы колотить кулаком по спине, так вы можете повредить внутренние органы или ребра, и добьетесь лишь противоположного результата. Правильно это осуществлять основанием ладони четко и со средней силой. После каждого удара убедитесь, что инородный предмет все еще находится в дыхательных путях.

- Малыша до полугода нельзя хватать за ноги, перевернув головой к полу, и трясти что – есть силы. В данном возрасте шейные позвонки очень неустойчивы и подвижны, вы такими движениями их можете повредить или сместить.
- Паника сокращает время, которого у пострадавшего нет. Действуйте быстро. Для этого можно пройти курсы по оказанию первой помощи или потренироваться на себе, делать прием Хаймлиха.
Прием Геймлиха
***Прием Хаймлиха – чудодейственный способ, разработанный американским врачом Генри Джуда Геймлихом в 1974 году. Это способ оказания помощи пострадавшему, применяемый для оперативного освобождения путей дыхания человека от предметов инородного тела или остатков пищи. Прием основан на создании давления в брюшной полости живота пострадавшего, что позволяет вытолкнуть инородное тело из ротоглотки. Более подробно данный метод разбирается в представленном видео.
Статья носит ознакомительный характер, все действия Вы совершаете на свой страх и риск, помните, что квалифицированную помощь специалистов никто не отменял!
Очень полезное видео, посмотрев его, Вы можете спасти кому то жизнь!
Профилактика попадания инородных тел в дыхательные пути ребенка
2017 — 31 мартаПатология, с которой может столкнуться абсолютно каждый — инородное тело дыхательных путей. Намного чаще эта патология встречается у пациентов детского возраста. Связано это с особенностями поведения малышей, которые познавая мир часто берут в рот различные мелкие предметы, которые могут затем случайно вдохнуть. Анатомические особенности ротовой полости и недоразвитие у малышей защитных рефлексов также способствует учащению случаев вдыхания инородных тел именно у маленьких пациентов.
Анатомические особенности ротовой полости и недоразвитие у малышей защитных рефлексов также способствует учащению случаев вдыхания инородных тел именно у маленьких пациентов.
Инородные тела верхних дыхательных путей всегда вызывают приступообразный рефлекторный кашель, часто шумное дыхание. При застревании инородных тел между голосовыми складками наблюдается охриплость голоса (вплоть до полного исчезновения). Могут появиться признаки дыхательной недостаточности: раздувание крыльев носа, втягивание межреберных промежутков, посинение кожи и видимых слизистых оболочек. Характерно беспокойное поведение пострадавшего. При полном закрытии гортани человек не может вдохнуть воздух, исчезает голос, очень быстро наступает потеря сознания.
Инородные тела гортани, затрудняющие дыхание, требуют немедленного извлечения. Что необходимо делать родителям, рассказал главный внештатный врач-отоларинголог Перехода Денис Леонидович.
Способы удаления инородных тел: Если пострадавший находится в вертикальном положении, к нему подходят сзади, обхватывают двумя руками на уровне верхней части живота, и резко сдавливают живот и нижние ребра, для того чтобы создать мощное обратное движение воздуха в легких, которое выталкивает инородное тело из гортани.
Следует помнить о том, что тотчас после того, как инородное тело покинет гортань, рефлекторно последует глубокий вдох, при котором инородное тело, если оно осталось во рту, может вновь попасть в гортань. Поэтому инородное тело должно быть немедленно извлечено изо рта. Если пострадавший находится в горизонтальном положении, то для извлечения инородного тела пострадавшего кладут на спину и двумя кулаками резко надавливают на верхнюю часть живота по направлению к легким, что обеспечивает уже описанный механизм. После успешного восстановления дыхания за пострадавшим требуется врачебное наблюдение, так как использованные способы могут приводить к повреждению внутренних органов.
В тех случаях, когда отсутствует опасность удушья, к самостоятельному удалению инородных тел прибегать не следует. В настоящее время инородные тела верхних дыхательных путей удаляются с помощью бронхоскопа — специального инструмента, позволяющего осмотреть дыхательные пути, обнаружить инородное тело и извлечь его.
Профилактические меры должны включать контроль со стороны взрослых за качеством игрушек и соответствием их возрасту ребенка. Необходимо отучить детей от привычки брать в рот посторонние предметы. Провести разъяснительную и просветительную работу среди населения. Соблюдать все правила при проведении медицинских манипуляций.
Оказание первой помощи при инородных телах верхних дыхательных путей
Учебник по первой помощи
Х. Оказание первой помощи при инородных телах верхних дыхательных путей
1. Инородные тела верхних дыхательных путей.
Причины:
попадание инородных тел в верхние дыхательные пути. Бывают закупорки верхних дыхательных путей инородным телом средней и тяжелой степени.
Признаки | Тяжесть состояния | |
| Закупорка умеренной степени | Закупорка тяжёлой степени |
Реакция на вопросы | «Ты поперхнулся?» — «Да» | Не может говорить; может кивнуть. |
Другие симптомы | Может говорить, кашлять, дышать | Не может дышать или дыхание сопровождается грубым хрипом; пытается кашлять; без сознания. Иногда пациент может хватать себя за горло. |
- При закупорке умеренной степени предложите пострадавшему покашлять. Более ничего не предпринимайте!
- При закупорке тяжёлой степени предпринять меры по удалению инородного тела. Для этого необходимо сделать следующее:
1. Встаньте сбоку и немного сзади пострадавшего.
2. Придерживая грудную клетку пациента одной рукой, другой наклоните его вперёд, чтобы в случае смещения инородного тела оно попало в рот пострадавшего, а не опустилось ниже в дыхательные пути.
3. Нанесите 5 резких ударов между лопатками основанием ладони.
4. Проверяйте после каждого удара, не удалось ли устранить обструкцию. Задача не в том, чтобы нанести все 5 ударов, цель данного приёма-удаление инородного тела.
5. Если после 5 ударов обструкция не устранена — сделайте 5 попыток надавливания на живот следующим образом(метод или маневр Геймлиха):
— Встаньте позади пострадавшего, обхватите его сзади обеими руками на уровне верхней половины живота.
— Наклоните пострадавшего вперед.
— Сожмите руку в кулак, поместите его посередине между пупком и мечевидным отростком грудины.
— Обхватите кулак другой рукой и резко надавите на живот пострадавшего в направлении внутрь и кверху.
— Повторите манёвр 5 раз.
Если удалить инородное тело не удалось, продолжайте попытки его удаления, перемежая удары по спине с приёмом Геймлиха.
Если пострадавший потерял сознание – начните сердечно-лёгочную реанимацию (СЛР).
Инородное тело — Оториноларингология
Инородные тела могут причинять боль в связи с давлением на нервные образования, приводить к кровотечению (пролежень сосуда), прободению, но могут без осложнений многие годы оставаться в организме.
В быту инородные тела чаще бывают у детей, которые заглатывают, вдыхают, всовывают в нос и ухо всевозможные предметы. Взрослые случайно проглатывают мясные и рыбные кости, иногда (во сне, в обморочном состоянии) зубные протезы.
Взрослые случайно проглатывают мясные и рыбные кости, иногда (во сне, в обморочном состоянии) зубные протезы.
Из дыхательных путей глотки и пищевода инородные тела извлекают главным образом эндоскопом. В желудке и кишечнике инородное тело, даже с острыми краями, чаще благополучно продвигается при перистальтических сокращениях и выходят естественным путём; в этих случаях назначают обволакивающую пищу (каши, пюре, кисели, молоко) и наблюдают (рентгенологически) за продвижением предмета.
Особую категорию составляют инородные тела, вводимые в организм с лечебной целью на определённый срок (гвоздь для сколачивания отломков костей при переломах, водитель ритма сердца при его блокаде) или навсегда (сосудистый протез, сердечный клапан). Такие инородные тела не должны раздражать живые ткани. Соприкасающиеся с кровью поверхности протезов должны быть идеально гладкими, чтобы не вызывать образование тромбов в крови.
Попадание инородного тела в глаз и ухо.
Инородное тело (песчинка, мошка и т. п.), попавшее на слизистую оболочку века или глазного яблока, обязательна надо осторожно удалить. Для этого пострадавшего заставляют смотреть вверх и большим пальцем оттягивают край нижнего века книзу. Для осмотра слизистой оболочки верхнего века пострадавший должен смотреть вниз, при этом кожу века оттягивают вверх. Обнаружив соринку, ее осторожно удаляют влажной ваткой или кончиком чистого носового платка.
п.), попавшее на слизистую оболочку века или глазного яблока, обязательна надо осторожно удалить. Для этого пострадавшего заставляют смотреть вверх и большим пальцем оттягивают край нижнего века книзу. Для осмотра слизистой оболочки верхнего века пострадавший должен смотреть вниз, при этом кожу века оттягивают вверх. Обнаружив соринку, ее осторожно удаляют влажной ваткой или кончиком чистого носового платка.
Если соринка почему-либо не извлекается или находится в роговице, не пытайтесь во что бы то ни стало ее удалить — можно поранить роговицу. Нужно промыть глаз при помощи пипетки раствором борной кислоты (половину чайной ложки на стакан теплой воды) и не туго забинтовать. Нельзя тереть глаз или вылизывать соринку.
При попадании насекомого в ухо пострадавший ложится на бок, и ему закапывают в слуховой проход немного растительного или другого масла. Через минуту он должен повернуться на другой бок и лежать несколько минут, пока инородное тело не выйдет вместе с маслом. Если инородное тело осталось в слуховом проходе, извлекать его самим не следует, лучше обратиться к врачу.
Если инородное тело осталось в слуховом проходе, извлекать его самим не следует, лучше обратиться к врачу.
Песок из уха удаляют, промывая перекисью водорода с помощью небольшой резиновой груши. Ни в коем случае нельзя пытаться удалить из уха инородное тело шпильками, иголками, спичками!
Помощь при попадании инородного тела в нос.
Инородные тела носа чаще встречаются у детей, которые сами запихивают себе в нос мелкие предметы (шарики, бусинки, ягоды, пуговицы и т.п.). Нередко это приводит к развитию воспалительного процесса, который проявляется заложенностью носа, затруднением носового дыхания, появлением выделений из носа с неприятным запахом.
Оказание помощи. Надо попросить ребенка высморкаться, прижав пальцами здоровую половину носа. Если после этого инородное тело осталось на месте, необходимо без промедления обратиться к врачу-отоларингологу (ЛОР).
Внимание! Недопустимо самим предпринимать попытки удаления инородного тела из носа. Это может привести к повреждению слизистой носовой полости, носовой перегородки, остановке дыхания или к тому, что Вы протолкнете инородное тело дальше в дыхательные пути, а это уже опасно для жизни ребенка.
Это может привести к повреждению слизистой носовой полости, носовой перегородки, остановке дыхания или к тому, что Вы протолкнете инородное тело дальше в дыхательные пути, а это уже опасно для жизни ребенка.
Попадание инородного тела в дыхательные пути
Наиболее часто инородные тела попадают в дыхательные пути при разговоре, во время еды или при воспалительных заболеваниях гортани.
Закрывая просвет трахеи, они прекращают доступ воздуха в легкие: наступает остановка дыхания, затем сердца.При попадании в гортань инородное тело вызывает приступ кашля, во время которого оно может выскочить.
Если этого не произошло, появляется чувство удушья, которое может привести к потере сознания вследствие остановки дыхания и сердца.
Оказание помощи:
- Если пострадавший в сознании, необходимо встать позади него и попросив наклонить туловище вперед под углом 30-45°, ладонью не сильно, но резко 2-3 раза ударить его между лопатками.

- Если это не помогло, то необходимо использовать другой, более эффективный метод.
Необходимо подойти к пострадавшему со стороны спины, обхватить его руками так, чтобы сложенные «в замок» кисти рук находились на средней линии живота (на его верхней части — эпигастральная область), резко и сильно надавить 2-3 раза назад и вверх. - При этом инородное тело удаляется из дыхательных путей. В случае отсутствия эффекта манипуляцию следует повторить.
- Если пострадавший находится в бессознательном состоянии, его следует уложить животом на согнутое колено, опустив голову как можно ниже. Ударить 2-3 раза ладонью между лопатками достаточно резко, но не очень сильно. При отсутствии эффекта манипуляцию повторяют.
Внимание! Успешность в оказании помощи пострадавшему напрямую зависит от грамотных действий оказывающего помощь. Решающим здесь является фактор времени.
Чем быстрее начата помощь, тем выше вероятность оживления пострадавшего.
Поэтому одновременно с началом оказания первой помощи необходимо вызвать врача для как можно более раннего оказания квалифицированной медицинской помощи
.
Первая помощь при попадании инородных тел в дыхательные пути — Safetravels.info
Ситуации, при которых инородное тело может попасть в дыхательные пути, случаются нередко. Активное общение и смех во время еды, поспешное поглощение пищи с плохим пережевыванием, алкогольное опьянение — самые распространенные причины таких случаев у взрослых людей.
Но еще чаще случаи попадания посторонних предметов в дыхательные пути происходят с детьми (более 90%). Они любят брать в рот мелкие предметы, во время приема пищи вертятся, разговаривают, смеются и играют.
Иногда пострадавшему достаточно быстро откашляться, чтобы освободить дыхательные пути. Но если приступы кашля продолжаются, человек начинает хвататься за горло, не может вздохнуть, его лицо, вначале покрасневшее, начинает бледнеть, а затем и синеть — требуется неотложная помощь. Промедление угрожает его жизни и здоровью. Необходимо немедленно вызвать скорую медицинскую помощь и до приезда врачей принять срочные меры по освобождению дыхательных путей.
Промедление угрожает его жизни и здоровью. Необходимо немедленно вызвать скорую медицинскую помощь и до приезда врачей принять срочные меры по освобождению дыхательных путей.
Удаление инородного тела из дыхательных путей приемом Геймлиха
У детей
Признаки: Пострадавший задыхается, не способен говорить, внезапно становится синюшным, может потерять сознание. Нередко дети вдыхают части игрушек, орехи, конфеты.
- Положи младенца на предплечье своей руки и ладонью хлопни 5 раз между лопатками.
- В случае если хлопки не помогли, сделай 5 толчков двумя пальцами в грудь младенцу. Повторяй эти мероприятия до тех пор, пока инородный предмет не будет извлечен.
У взрослых
- Встань позади пострадавшего, наклони его вперед, основанием ладони нанеси 5 резких ударов между лопатками. После каждого удара проверяй — не удалось ли устранить закупорку.
- Если инородное тело не удалено, используй следующий прием: стань позади пострадавшего, обхвати его руками и сцепи их в замок чуть выше его пупка и резко надави.
 Повтори серию надавливаний 5 раз.
Повтори серию надавливаний 5 раз.
У беременных женщин или тучных пострадавших (нельзя или невозможно сделать толчки в живот).
- Начни с ударов между лопатками, надавливания делай на нижнюю часть грудной клетки.
Если пострадавший потерял сознание, вызови скорую медицинскую помощь и приступай к проведению сердечно-легочной реанимации. Проводится только на твердой поверхности.
Продолжай реанимацию до прибытия медицинского персонала или до восстановления самостоятельного дыхания.
После восстановления дыхания придай пострадавшему устойчивое боковое положение. Обеспечь постоянный контроль за дыханием до прибытия скорой медицинской помощи!
www.mchs.gov.ru
Всем известно, что лучше предупредить травмы или болезни, чем потом лечиться и страдать от их последствий. Чтобы избежать попадания в дыхательные пути инородных тел не требуется больших усилий. Достаточно соблюдать несколько несложных правил:
- не спешить за едой и тщательно пережевывать пищу;
- во время приема пищи не отвлекаться на разговоры, споры и выяснение отношений — бурные эмоции, смех и резкие движения с набитым ртом могут закончиться приемами Геймлиха;
- не принимать пищу лежа, на ходу на улице, в транспорте, особенно за рулем;
- отучить детей и самому не держать во рту посторонние предметы: колпачки от ручек, монеты, пуговицы, батарейки и тому подобное.

Какие лекарства надо взять туристу в поездку и какие нельзя, в какие страны нужны прививки и от чего читайте здесь.
Safetravels.info
Туристическая страховка. На сайте sravni.ru вы можете сравнить стоимость страховки у 12 ведущих страховых компаний и оформить страховой полис онлайн. Сравни.ру — сравнение страховок.
Признаки аспирации инородного тела | Ada
Что такое аспирация инородного тела?
Аспирация инородного тела, также известная как легочная аспирация, происходит, когда предмет случайно попадает в дыхательные пути человека. Обычно это приводит к обструкции определенной области дыхательных путей, например:
- Гортань. Гортань, также известная как голосовой ящик, является частью горла и расположена в области шеи.
- Трахея. Трахея, также известная как дыхательное горло, соединяет гортань с бронхами
- Бронхи.
 Два прохода, каждый из которых называется бронхом, по которым воздух из трахеи поступает в легкие
Два прохода, каждый из которых называется бронхом, по которым воздух из трахеи поступает в легкие
Инородные тела, которые обычно всасываются, обычно имеют небольшой размер и могут быть съедобными предметами, такими как орех или изюм, или несъедобными предметами, такими как монеты или мрамор. Дети в возрасте до трех лет чаще всего страдают от аспирации инородного тела, , хотя это может произойти в любом возрасте.
Обычно аспирация инородного тела вызывает респираторные симптомы, такие как:
- Удушье
- Кашель
- Затрудненное дыхание и / или ненормальные звуки дыхания
Точные симптомы и тяжесть состояния зависят от того, насколько велика закупорка, а также от того, где именно в дыхательных путях она осела. Часто у пострадавшего появляются первые признаки удушья и кашля, а затем появляются другие респираторные симптомы, такие как хрипы или повторяющийся кашель.Однако в самых тяжелых случаях аспирация инородного тела может стать опасной для жизни. По этой причине во всех случаях попадания инородного тела в дыхательные пути следует рассматривать как неотложную медицинскую помощь.
По этой причине во всех случаях попадания инородного тела в дыхательные пути следует рассматривать как неотложную медицинскую помощь.
Первоначальное лечение обычно направлено на управления способностью человека правильно дышать, прежде чем переходить к удалению инородного тела. Если объект не удалить, последующие осложнения могут включать отек и инфицирование области дыхательных путей, окружающей объект.
Симптомы аспирации инородного тела
Симптомы, возникающие при аспирации инородного тела, разнообразны и обычно зависят от трех основных факторов:
- Где в дыхательных путях поселился объект. Большинство инородных тел оседает в бронхах, что считается обструкцией нижних дыхательных путей. Препятствия выше в дыхательных путях, например, в гортани или трахее, обычно более серьезны
- Размер и природа вдыхаемого инородного тела. Большой или маленький, острый или тупой, твердый или мягкий
- Время, прошедшее с момента вдоха объекта.
 Произошло ли стремление только что, произошло ли оно в течение последних нескольких дней или недель или ранее
Произошло ли стремление только что, произошло ли оно в течение последних нескольких дней или недель или ранее
Непосредственные симптомы аспирации инородного тела
Непосредственные симптомы, на которые следует обратить внимание, которые могут указывать на аспирацию инородного тела, включают:
- Удушье
- Кашель
- Затрудненное дыхание и одышка
- Затруднения при разговоре
- Свистящее дыхание или стридор.Стридор — это особый вид хрипов, который часто производит громкий однотонный шум, обычно во время вдоха. Хрип — это высокий непрерывный звук, обычно слышимый во время выдоха
- Голубоватый оттенок кожи
Любые симптомы обычно возникают сразу после вдыхания инородного тела. Если закупорка дыхательных путей достаточно значительна, симптомы могут возникать в быстрой последовательности, стать серьезными и в конечном итоге привести к потере сознания и даже смерти, если объект не смещен.
В более легких случаях, когда обструкция менее значительна, симптомы могут быть менее серьезными. Тем не менее, всем, у кого проявляются непосредственные симптомы вдыхания инородного тела, все же следует обращаться за неотложной помощью.
Как определить степень тяжести аспирации инородного тела
Если у пострадавшего появляются немедленные симптомы удушья, может быть полезно различать признаки легкой или значительной непроходимости.
Если человек испытывает легкую непроходимость, он часто может:
- Дышать
- Обсуждение
- Кашель
- Быть отзывчивым и отвечать на вопросы
На более серьезные препятствия в дыхательных путях может указывать:
- Неспособность дышать
- Неспособность говорить или правильно говорить
- Особо тихий или тихий кашель
- Румянец на коже
- Потеря сознания
Полезно знать: Если человек находится в полном сознании, но кажется, что он задыхается, может быть полезно спросить его: «Вы задыхаетесь?» Если они могут полностью озвучить свой ответ, это может быть признаком того, что препятствие легкое по своей природе, и им следует продолжать кашлять, чтобы выбить предмет.Однако, если они не могут говорить, вопрос все равно дает им возможность ответить кивком, а также указывает на то, что препятствие, вероятно, будет более серьезным.
В целом, обструкции верхних дыхательных путей в гортани и трахее имеют тенденцию быть более серьезными, чем обструкции в бронхах или нижних дыхательных путях. Если присутствуют ненормальные звуки дыхания, такие как свистящее дыхание или стридор, это может помочь определить, есть ли у человека обструкция верхних или нижних дыхательных путей. Стридор — это громкий однотонный шум, обычно слышимый при вдохе.Обычно это признак обструкции верхних дыхательных путей. Хрип — это высокий непрерывный звук, который обычно слышен во время выдоха и чаще является признаком обструкции нижних дыхательных путей.
Последующие симптомы аспирации инородного тела
Люди с легкой обструкцией дыхательных путей могут сначала проявить некоторые из вышеперечисленных непосредственных симптомов, но затем могут перейти в бессимптомную фазу. В это время инородное тело все еще остается в дыхательных путях, но рефлексы ослабляются, а такие симптомы, как затрудненное дыхание или кашель, уменьшаются.Эта фаза может длиться от нескольких часов до нескольких недель.
Однако через некоторое время могут проявиться другие симптомы. Это потому, что даже легкий случай аспирации инородного тела может вызвать осложнения для здоровья в будущем. Поскольку большинство осложнений возникает в результате поздней диагностики, рекомендуется, чтобы человек с подозрением на аспирацию инородного тела немедленно обратился за медицинской помощью, даже если он находится в бессимптомной фазе.
После бессимптомной фазы другие признаки вдыхания объекта могут включать:
- Рецидивирующий кашель
- Свистящее дыхание или стридор
- Лихорадка
- Постоянное затруднение глотания
Полезно знать: Поскольку аспирация инородного тела особенно часто встречается у детей ясельного и раннего возраста, лицам, осуществляющим уход, полезно знать об этих последующих симптомах, поскольку они, возможно, не были свидетелями первого приступа удушья у ребенка.
Беспокоитесь, что вы или ваш любимый человек может испытывать симптомы аспирации инородного тела? Вы можете использовать бесплатное приложение Ada для оценки симптомов.
Причины аспирации инородного тела
Аспирация инородного тела возникает, когда человек вдыхает инородный предмет в свои дыхательные пути. Чаще всего это происходит случайно, обычно во время еды или когда несъедобный предмет помещается в рот.
Еда — это наиболее часто применяемые с придыханием объекты, особенно с орехами и семенами.Изюм, виноград и сладости — это другие продукты, которые часто используются без наддува. Жидкости, такие как вода, также могут попадать в дыхательные пути. В дополнение к съедобным предметам, другие несъедобные предметы, которые обычно извлекаются из дыхательных путей, включают:
- Воздушные шары могут быть особенно опасными при вдыхании, и на их долю приходится примерно 29 процентов смертей от аспирации у детей
- Игрушки мелкие прочие, например шарики
- Монеты
- Штыри
- Стоматологические приспособления, такие как коронки, пломбы и ортодонтические ретейнеры
Полезно знать: В некоторых объектах, например крышках от ручек, есть небольшие отверстия.Это может помочь обеспечить прохождение воздуха и снизить риск удушья в случае случайного вдоха.
Факторы риска аспирации инородных тел
Возраст является основным фактором риска аспирации инородного тела, а примерно в 80 процентах случаев встречается у маленьких детей в возрасте до трех лет. Это связано с рядом причин, в том числе:
- Дети гораздо чаще кладут в рот посторонние предметы
- Маленькие дети могут еще не иметь коренных зубов, что может привести к снижению способности пережевывать пищу в достаточной мере
- У маленьких детей дыхательные пути обычно немного меньше, чем у взрослых, что делает их более склонными к обструкции
Однако аспирация инородного тела может произойти в любом возрасте. Согласно одному исследованию, средний возраст для аспирации инородного тела у взрослых составляет 60 лет. У взрослых аспирация инородного тела обычно происходит во время еды.
Другие факторы риска аспирации инородных тел включают:
- Ношение оральных приспособлений, таких как ортодонтический фиксатор или мундштук
- Отравление
- Седация
- Неврологические расстройства, такие как деменция или болезнь Паркинсона
- Психиатрические расстройства, такие как шизофрения или биполярное расстройство.В этих случаях аспирация инородного тела может быть преднамеренным действием, хотя его мотивация часто неясна
- Употребление в пищу продуктов высокого риска, таких как орехи, семена, сладости и мелкие фрукты
- Заболевания или процедуры, которые могут нарушить глотательный рефлекс, например хирургия горла
Полезно знать: Маленькие дети и люди с неврологическими или психическими расстройствами также подвергаются более высокому риску получения отсроченного диагноза, потому что они могут быть не в состоянии предоставить немедленный отчет о своих симптомах.
Диагностика аспирации инородных тел
Быстрая диагностика чрезвычайно важна при аспирации инородного тела, , потому что значительная закупорка дыхательных путей, ограничивающая дыхание, может быстро стать опасной для жизни. После оценки симптомов, если врач подозревает значительную обструкцию дыхательных путей, скорее всего, будет оказана неотложная помощь для удаления объекта без каких-либо дополнительных тестов на визуализацию.
Однако, если состояние пострадавшего стабильно и у него проявляются симптомы легкой или исторической аспирации инородного тела, перед лечением могут быть рекомендованы дополнительные тесты.
Медицинский осмотр
Врач может сначала провести медицинский осмотр, который может включать:
- Проверка дыхательной функции
- Проверка речи и голосовой функции
- Проверка внешнего вида, в том числе признаков синеватого оттенка кожи
- Тесты жизненно важных функций, такие как пульс, артериальное давление и температура
- Пульсоксиметрия, неинвазивный тест, контролирующий уровень кислорода в крови
Визуальные тесты
Если все еще есть подозрения на аспирацию инородного тела, врач может порекомендовать визуализирующий тест, чтобы получить внутреннее представление о теле. Рентген обычно является первым предложенным методом визуализации. Этот неинвазивный метод использует электромагнитное излучение и часто позволяет обнаруживать присутствие инородных тел в дыхательных путях. Однако не все объекты видны на рентгенограммах, таких как рентгеновские лучи.
Если рентген не дает результатов, может быть рекомендована компьютерная томография. Этот тест также является неинвазивным и использует мощные рентгеновские лучи для получения более детального изображения внутренней части тела.
Полезно знать: Помимо обнаружения присутствия инородного тела в дыхательных путях, визуализирующие тесты могут также помочь выявить некоторые возможные осложнения аспирации, такие как любой коллапс легкого.
Диагностическая бронхоскопия
Если визуализирующие тесты неубедительны, может быть предложена бронхоскопия для диагностики аспирации инородного тела. Во время бронхоскопии через рот обычно вводится длинная тонкая трубка, называемая бронхоскопом, чтобы получить представление о дыхательных путях изнутри. Бронхоскоп имеет источник света и камеру на одном конце, что позволяет врачу вблизи видеть такие области, как гортань, трахея и бронхи.
В случае аспирации инородного тела бронхоскопия может использоваться либо диагностически, чтобы подтвердить наличие и местонахождение инородного тела в дыхательных путях, либо как метод лечения для физического удаления предмета.
Лечение аспирации инородного тела
Лечение аспирации инородного тела включает управление способностью человека дышать и удаление инородного тела. Чрезвычайно важно быстро отреагировать, если у пострадавшего есть серьезное препятствие, которое влияет на его способность дышать, поскольку это может быстро стать опасным для жизни.
Неотложная помощь при удушье
При подозрении на обструкцию дыхательных путей важно как можно скорее оказать первую помощь. Как легкое, так и тяжелое удушье можно успешно лечить на месте происшествия, , и это должно иметь приоритет перед немедленным обращением за неотложной медицинской помощью.
Когда кто-то проявляет признаки удушья, можно использовать следующие шаги, чтобы помочь удалить объект:
- Поощряйте человека продолжать кашлять. Если непроходимость легкая, они обычно могут кашлять и устранять закупорку самостоятельно.
- Удары спиной. Если человек не может кашлять или кашляет безуспешно, слегка наклоните его вперед и нанесите до пяти резких ударов по спине между лопатками.Наносите эти удары пяткой одной руки, поддерживая грудь человека другой рукой.
- Тяга живота / Маневр Геймлиха. Если удары спиной не увенчались успехом, сделайте до пяти толчков в живот. Встаньте сзади и немного сбоку от человека и обхватите его обеими руками за талию. Сожмите кулак одной рукой, накройте его другой рукой и резко потяните внутрь и вверх чуть выше пупка.
Если вышеуказанные меры не помогли, вызовите скорую медицинскую помощь, а затем продолжайте чередовать удары спиной и толчки в живот, пока не прибудет помощь. Если человек потерял сознание, положите его на ровную поверхность и начните сердечно-легочную реанимацию (СЛР), даже если присутствует пульс.
Полезно знать: Приведенный выше совет подходит для взрослых и детей старше одного года. Для получения информации о том, что делать, если ребенок задохнулся, см. Этот ресурс по оказанию первой помощи ребенку, который задыхается.
Неотложная помощь при удушье
Если дальнейшие попытки оказания первой помощи не увенчались успехом и по прибытии медицинской помощи, может быть предпринята экстренная эндотрахеальная интубация .Этот процесс включает пропускание гибкой трубки, известной как эндотрахеальная трубка, через рот человека в дыхательные пути. Трубка может способствовать открытию дыхательных путей для подачи кислорода, а также может использоваться для удаления засоров.
В наиболее тяжелых случаях удушья может быть выполнена экстренная трахеотомия. Трахеотомия заключается в создании небольшого отверстия в передней части шеи. Затем через это отверстие в трахею вводится трубка, помогающая человеку дышать.
Лечение неэкстренной аспирации инородного тела
Людям с более легкими случаями аспирации инородного тела может не потребоваться неотложная медицинская помощь. Однако быстрое лечение обычно все же необходимо, потому что инородное тело в дыхательных путях может быстро вызвать другие осложнения со здоровьем, такие как респираторная инфекция, такая как пневмония.
Лечение бронхоскопией
Удаление инородного тела во время бронхоскопии — это распространенный и обычно успешный метод лечения вдыхаемых предметов , расположенных в трахее или бронхах.
Бронхоскоп — это длинная тонкая трубка с камерой и источником света на одном конце. Эта трубка может быть гибкой или жесткой и вставляется в дыхательные пути человека для доступа и просмотра дыхательных путей. Бронхоскопия обычно проводится под общим наркозом, хотя для более простых процедур можно использовать местную анестезию и / или седативные препараты.
Помимо поиска инородного тела, к бронхоскопу можно прикрепить некоторые хирургические инструменты, например щипцы или присоску, чтобы можно было удалить объект.После удаления предмета врач обычно возвращает бронхоскоп в дыхательные пути, чтобы убедиться, что в нем не осталось фрагментов инородного тела.
Если объект расположен в гортани, можно использовать аналогичный метод лечения, известный как ларингоскопия.
Хирургия
При аспирации инородного тела хирургическое удаление требуется редко. Однако , если вдыхаемый предмет особенно большой, острый или его трудно удалить, может потребоваться хирургическое вмешательство.
Трахеотомия — это хирургическая процедура, при которой делается небольшое отверстие в передней части шеи человека, известное как трахеостомия, для доступа к трахее.Затем можно попытаться удалить инородное тело, находящееся в этой области, через хирургическое отверстие. Трахеотомии обычно выполняются под общим наркозом, то есть пациент без сознания.
Торакотомия — это хирургическая процедура, при которой делается разрез между ребрами человека, чтобы открыть грудную клетку и получить доступ к легким. Это также выполняется под общим наркозом и обычно предлагается только в том случае, если инородное тело находится в бронхах, и попытки бронхоскопии удалить инородное тело оказались безуспешными.
Лекарства
Лекарство обычно не назначают для лечения стремления к инородному телу. Тем не менее, антибиотики могут быть назначены для лечения любых бактериальных инфекций, возникающих в результате этого состояния.
Предотвращение аспирации инородных тел
Поскольку аспирация инородного тела чаще всего происходит у детей в возрасте до трех лет, важно информировать лиц, осуществляющих уход, об этом состоянии, , чтобы они могли помочь предотвратить вдыхание детьми, находящимися под их опекой, мелких предметов.Профилактические предложения включают:
- Храните мелкие предметы, которые могут вызвать удушье, такие как монеты, пуговицы и шарики, в недоступном для детей месте
- Учите детей не класть посторонние предметы в рот, нос или другие отверстия тела
- Не давайте детям младше трех лет продукты повышенного риска, такие как орехи, семена, мелкие фрукты и сладости
- Избегайте разговоров, смеха и игр во время еды
- Избегайте бега или физических упражнений во время еды
Вдыхание инородного тела может случиться у детей в любом возрасте.Избегайте попадания несъедобных предметов в рот и всегда ешьте медленно.
Осложнения при аспирации инородного тела
В самых тяжелых случаях при вдыхании инородного тела вдыхаемый объект может вызвать удушье и нарушение функции дыхания. Если объект не будет срочно удален, состояние может стать фатальным. Если есть подозрение на то, что человек задыхается, необходимо срочное лечение, такое как удары по спине и толчки в живот. поможет удалить инородное тело и предотвратить дальнейшие осложнения.
Полезно знать: Если инородное тело успешно выбрасывается во время эпизода удушья, в дальнейшем лечении обычно не требуется. Однако важно продолжать наблюдение за человеком на предмет признаков дальнейшей инфекции или раздражения. При появлении таких симптомов, как непрекращающийся кашель, боль или дискомфорт, рекомендуется обратиться к врачу, поскольку это может указывать на возникновение осложнения.
Для инородных тел, которые остаются в дыхательных путях, обычно необходимо срочное удаление , поскольку большинство осложнений возникает в результате поздней диагностики.Примерно 67 процентов людей с инородным телом в гортани или трахее, которые не были удалены в течение 24 часов, испытывают осложнения.
Внешний вид и тяжесть любых осложнений зависят от размера, характера и местоположения вдыхаемого инородного предмета.
Аспирационная пневмония
Пневмония — это потенциально тяжелая инфекция, вызывающая отек ткани в одном или обоих легких. Существуют различные типы пневмонии, и термин аспирационная пневмония конкретно относится к бактериальной пневмонии, вызванной вдыханием пищи или содержимого желудка в легкие.
Наиболее частым симптомом пневмонии является влажный кашель с выделением слизи. Другие симптомы могут включать одышку, боль в груди и жар. Аспирационная пневмония обычно лечится антибиотиками.
Аспирационный пневмонит
Аспирационный пневмонит — это химическое повреждение легких, которое возникает при вдыхании пищи, содержимого желудка или инородного тела в легкие. Различные вещества, в том числе желудочная кислота, могут вызывать химический ожог дыхательных путей и / или легких, вызывая отек и такие симптомы, как внезапная одышка и кашель.Также может присутствовать жар. В тяжелых случаях аспирационный пневмонит потенциально может привести к острому респираторному дистресс-синдрому.
Поскольку повреждение носит химический, а не бактериальный характер, антибиотики обычно неэффективны при лечении аспирационного пневмонита. Вместо этого врачи могут предложить кислородную терапию, помощь с помощью дыхательного аппарата или удаление инородного тела из дыхательных путей с помощью бронхоскопа.
Другие осложнения аспирации инородного тела
Другие потенциальные осложнения, которые могут возникнуть в результате аспирации инородного тела, включают:
- Ателектаз, , при котором воздушные мешочки в легких, также известные как альвеолы, разрушаются и не могут расширяться должным образом
- Пневмоторакс, , при котором воздух скапливается в области между легким и грудной стенкой, вызывая частичный или полный коллапс легкого.Это состояние иногда называют коллапсом легкого
- Пневмомедиастинум, — аномальное присутствие воздуха в средостении, пространстве между двумя легкими
- Бронхоэктазия, хроническое заболевание, которое приводит к избытку слизи в легких
- Абсцесс легкого, заполненная гноем полость в легких, окруженная воспаленной тканью, часто вызванная бактериальной инфекцией
- Эмфизема, заболевание легких, которое может вызывать одышку
- Повреждение головного мозга, в результате недостатка кислорода в головном мозге
Полезно знать: Травмы живота и ребер иногда возникают из-за толчков в живот.Людям, получившим толчки в живот, может потребоваться дополнительное обследование у врача, чтобы исключить любые внутренние повреждения, такие как переломы ребер или разрывы живота.
Часто задаваемые вопросы об аспирации инородных тел
В: Каковы основные симптомы аспирации инородного тела?
A: Когда человек испытывает затруднение дыхательных путей из-за вдыхания постороннего предмета, он может испытывать некоторые или все из следующих симптомов:
- Удушье
- Кашель
- Затрудненное дыхание и / или необычные звуки дыхания, такие как свистящее дыхание
- Затруднения при разговоре
- Голубоватый оттенок кожи
Степень выраженности симптомов зависит от размера, характера и местоположения вдыхаемого объекта.В легких случаях пораженный человек может перейти в бессимптомную фазу, когда симптомы отсутствуют, несмотря на то, что объект все еще находится в дыхательных путях. Однако эта стадия обычно носит временный характер, и симптомы, которые могут возникнуть по прошествии определенного периода времени, включают повторяющийся кашель, лихорадку и затруднение глотания.
В: Можно ли аспирировать инородное тело в легкие?
A: Да. Вдыхаемый предмет в дыхательные пути может вызвать закупорку бронхов, которые представляют собой два прохода, по которым воздух поступает в легкие.Инородные тела также могут застрять в гортани / голосовом аппарате и трахее / дыхательном горле.
В: Какие существуют варианты лечения для удаления инородного тела?
A: Метод лечения, используемый для удаления инородного тела, зависит от размера объекта, его природы и точного расположения в дыхательных путях. Первую помощь часто можно оказать во время приступа удушья, побудив пострадавшего кашлять или нанеся удары спиной и толчки в живот.
Если для удаления инородного тела требуется медицинская помощь, наиболее распространенным методом лечения является бронхоскопия.Обычно это выполняется под общим наркозом и включает в себя длинную тонкую трубку, называемую бронхоскопом, которая вводится в дыхательные пути для доступа к дыхательным путям и удаления инородного тела. В редких случаях может потребоваться операция.
В: Каковы последствия удушья?
A: Удушье — серьезное и потенциально опасное для жизни состояние, которое требует немедленного вмешательства. Однако, если инородный предмет успешно удален из дыхательных путей, обычно в дальнейшем медицинском обслуживании не требуется.Если появляются какие-либо признаки дальнейшего раздражения, такие как постоянный кашель, боль или дискомфорт, следует обратиться за медицинской помощью.
В: Аспирация инородного тела случается и у детей, и у взрослых?
A: Да, любой человек в любом возрасте может случайно вдохнуть инородное тело в дыхательные пути. Однако это заболевание чаще всего встречается у детей в возрасте до трех лет.
В: В чем разница между аспирацией инородного тела и проглатыванием инородного тела? »
A: Аспирация инородного тела происходит при вдыхании инородного тела в дыхательные пути, а проглатывание инородного тела происходит при попадании инородного тела в пищеварительный тракт.Эти два состояния имеют совершенно разные симптомы, лечение и осложнения. Подробнее о проглатывании инородного тела »
Другие названия для аспирации инородных тел
- Вдыхание инородного тела
- Инородное тело в дыхательных путях
- Легочная аспирация
- FBA
Инородные тела в дыхательных путях — StatPearls
Непрерывное обучение
Аспирация инородных тел является четвертой по значимости причиной смерти среди детей дошкольного и младшего возраста и является причиной значительного числа посещений отделений неотложной помощи в США и во всем мире.В этом мероприятии рассматривается оценка и лечение инородных тел в дыхательных путях, а также подчеркивается роль межпрофессиональной группы в распознавании и лечении инородных тел в дыхательных путях.
Цели:
Обзор патофизиологической основы инородных тел в дыхательных путях.
Обрисуйте ожидаемый анамнез и физические данные пациента с инородным телом в дыхательных путях.
Обобщите доступные варианты лечения инородных тел в дыхательных путях.
Опишите необходимость межпрофессионального группового подхода к уходу за пациентом с инородным телом в дыхательных путях.
Введение
Представления об аспирации инородного тела в отделениях неотложной помощи сильно различаются и могут страдать от неправильного или позднего диагноза. Факторы, влияющие на остроту проблемы, включают в себя объект, для которого выполняется аспирация, местоположение аспирированного объекта, было ли событие засвидетельствовано, возраст пациента, а также временные рамки, в которые проводилась аспирация.Острое поражение верхних дыхательных путей может проявляться классическими симптомами удушья, включая значительный респираторный дистресс, в то время как более дистальная обструкция может проявляться хроническим легким свистящим дыханием, кашлем, жалобой на дискомфорт или общей одышкой и может имитировать астму или другие менее острые заболевания. респираторные заболевания.
Аспирация инородного тела является четвертой по значимости причиной смерти у детей дошкольного и младшего возраста [1]. На его долю приходится значительное количество обращений в отделения неотложной помощи в США.Таким образом, это основная проблема как для профилактики, так и для общественного здравоохранения, а также для критического признания и лечения. Комиссия по безопасности потребительских товаров наложила ограничения на предметы, которые могут представлять опасность удушья, а в 1973 году федеральное постановление 15 CFR 1501 ввело приспособление для испытаний мелких деталей, которое обеспечивает измерения для игрушек, предназначенных для детей трех лет и младше. [2]
Хотя несколько федеральных руководств были реализованы для уменьшения удушья у маленьких детей, включая маркировку упаковки с предупреждениями о мелких деталях и предупреждениями на телевидении и в интернет-рекламе, чтобы информировать общественность об опасности удушья игрушками.В Соединенных Штатах не существует правил в отношении продуктов питания с потенциальным риском удушья, хотя многие стремления относятся к органическим пищевым материалам. Арахис, семена и фрукты круглой формы являются наиболее часто потребляемой с придыханием пищей у детей, в то время как хот-доги и конфеты являются причиной большинства смертей от удушья. [3] Государственное образование родителей, няни, учителей и опекунов остается важным фактором предотвращения аспирации инородного тела в дыхательных путях. Новое начало свистящего дыхания, кашля, слюнотечения, изменения голоса или позирования должно предупредить практикующих и родителей о возможности аспирации инородного тела, даже если само событие осталось незамеченным.
Этиология
При аспирации инородного тела в гортань или проксимальный отдел трахеи всегда существует вероятность респираторного нарушения или дальнейшего вдыхания в дистальные дыхательные пути, вызывая подострые симптомы, включая одышку, хрипы или кашель. Любой предмет, который можно поместить в рот, потенциально может быть аспирирован. Это вызывает особую озабоченность у младенцев и детей младшего возраста, которые исследуют окружающую среду и взаимодействуют с ней, кладя предметы в рот; родительская бдительность в отношении того, какие предметы доступны ребенку без присмотра, имеет первостепенное значение.Точно так же координация глотания у младенцев и маленьких детей еще не полностью развита, и есть склонность вдыхать или вдыхать пищу во время еды. Арахис — наиболее часто употребляемый в пищу объект на западе, причем наибольшую смертность вызывают хот-доги. У детей мужского пола вероятность аспирации выше, чем у девочек [3]. Еда или другие предметы гладкой круглой формы представляют наибольший риск аспирации (орехи, бобы, виноград, сосиски / сосиски и т. что-то более угловатое, которое легче жевать и глотать (например, разрезая виноград на четвертинки).
Эпидемиология
Дети, мужчины чаще, чем женщины, а также люди с задержкой в развитии, более склонны к аспирации инородных тел, хотя пожилые люди также подвержены риску. На западе пищевые объекты чаще всего аспирируются, причем чаще всего аспирируют арахис, за ним следуют хот-доги и леденцы. Помимо еды, часто всасываются другие гладкие и круглые предметы, такие как мраморные и резиновые шарики. Отсутствие коренных зубов для пережевывания пищи также является фактором, способствующим развитию у детей.[3]
Статистические данные в основном получены в результате одноцентровых исследований. Только недавно были собраны более крупные когорты и общенациональный анализ для анализа более широких данных [7]. Эти исследования оценивают частоту обструкции дыхательных путей инородным телом (FBAO) в 0,66 на сто тысяч. [8] В США семнадцать тысяч обращений за неотложной помощью у детей до 14 лет были связаны с вдыханием инородных тел в 2000 г. [9] Вдыхание инородного тела — это причина номер один случайных младенческих смертей и четвертая по частоте причина смерти среди детей дошкольного возраста в возрасте до пяти лет.[10]
Инородные тела в дыхательных путях имеют уникальную демографию; 80% случаев приходится на возраст младше трех лет, причем пиковая частота приходится на возрастную группу от одного до двух лет [11]. В ретроспективной серии из 81 случая Asif et al . сообщалось, что у детей младше пяти лет аспирировано 77,8% инородных тел, 16% — дети от пяти до пятнадцати лет и 6,2% — дети старше пятнадцати лет. Аналогичным образом, Рейли и др. . выделенные дети в возрасте четырех лет и младше более уязвимы для вдыхания инородных тел, поскольку ими движет оральное обследование с использованием рта без коренных зубов и отсутствия хорошо скоординированного глотательного рефлекса.[12]
Патофизиология
Полная непроходимость голосовых или трахеальных дыхательных путей приведет к слышимому и видимому немедленному удушению, респираторному дистрессу, цианозу и смерти, если быстро не лечить. Полная обструкция главного бронха или промежуточного бронха может со временем привести к дистальной инфекции, но может быть неожиданно бессимптомной в случае обструкции главного бронха. Частичная обструкция может привести к воспалению местных тканей с различной степенью одышки, SOB, хрипом, кашлем или другими симптомами в зависимости от структуры дыхательных путей.Как правило, чем проксимальнее дыхательные пути, тем более тяжелыми, быстрыми и очевидными будут симптомы. Еда может вызывать больше воспалительных эффектов, чем металлические или пластиковые предметы, поскольку они являются органическими и могут набухать, что приводит к постоянной более серьезной закупорке. [3] Лекарства, такие как таблетки железа, привели к стенозу дистальных отделов дыхательных путей и серьезному воспалению дыхательных путей. [4]
Анамнез и физикальное состояние
Анамнез аспирации или подозрения на аспирацию часто бывает достаточным, чтобы гарантировать полное обследование, включая жесткую бронхоскопию.
Стремление может проявляться по-разному. Острая обструкция крупных дыхательных путей проявляется серьезным явным клиническим расстройством, стридором, признаками удушья и слюнотечением. Такие пациенты не должны чрезмерно волноваться врачами или другим персоналом, и их следует срочно доставить в операционную для формального обследования дыхательных путей с жесткой бронхоскопией и подготовкой к экстренной трахеостомии. Избегайте инструментальной обработки дыхательных путей с помощью ротовой полости или эндоскопов в отделении неотложной помощи. Даже если у такого пациента не обнаружено инородное тело, у него респираторный дистресс с неизвестной нестабильной проходимостью дыхательных путей, и его следует дополнительно обследовать в самых безопасных условиях: в операционной.
Хроническая одышка может быть связана с аспирацией инородного тела, особенно у детей и людей с задержкой развития, которые не могут четко сформулировать событие. Более вероятно, что это будет в более мелких и дистальных отделах дыхательных путей, и симптомы могут относиться либо к полной окклюзии конечного бронха и развитию пневмонии, либо к частичной обструкции, приводящей к хрипу, кашлю, стридору и прогрессирующим симптомам по мере того, как окружающий респираторный эпителий становится более реактивный и отечный.Пациент может несколько недель кашлять, одышка или даже жаловаться на дискомфорт в груди. У таких пациентов могут появиться недели или месяцы позже, а исходное событие аспирации могло быть неизвестно или забыто пациентами и семьями.
Анатомия дыхательных путей у детей отличается от анатомии взрослых. Самая узкая часть дыхательных путей у детей — перстневидная кость, а у взрослых — голосовая щель. Таким образом, частицы могут быть достаточно большими, чтобы улететь через голосовые связки (голосовую щель) у детей только для того, чтобы застрять в подсвязке в области перстневидного рубца с потенциально разрушительным эффектом.
При рассмотрении аспирации посторонних предметов у детей наблюдается небольшое преобладание аспирации в правый главный стволовый бронх, но эта склонность увеличивается с возрастом из-за более вертикальной ориентации правого главного ствола у взрослых, которая параллельна ориентации трахеи — она становится наиболее зависимая и прямая часть дыхательных путей взрослого.
Медицинский осмотр может показать положение штатива, слюнотечение, стридор или свистящее дыхание при большой обструкции дыхательных путей, как описано выше.Анамнез может указывать на аспирацию даже за несколько недель до этого в случае аспирации небольших дыхательных путей, и симптомы могут быть более расплывчатыми и незаметными, включая очаговое свистящее дыхание или симптомы астматического типа. Пациенты с такими симптомами требуют официального обследования дыхательных путей с помощью бронхоскопии, если они не реагируют на соответствующий курс лечения инфекционных причин и реактивного заболевания дыхательных путей. [3]
Оценка
Как указано выше, если пациент находится в крайней степени или отказывается сотрудничать с маленьким ребенком, не создавайте изображения или иным образом не усугубляйте его.Немедленно отправляйтесь в операционную для контролируемого обследования дыхательных путей под анестезией с использованием материалов для жесткой бронхоскопии и экстренной трахеостомии.
Если пациент стабилен и готов к сотрудничеству, обследование можно начать с рентгеновского снимка грудной клетки, PA и боковых инспираторно-экспираторных снимков. Одностороннее расширение с уплощением диафрагмы на пораженной стороне с отталкиванием средостения будет указывать на обструкцию на этой стороне. Улавливание воздуха также может быть продемонстрировано на инспираторно-экспираторных пленках, указывающих на эффект шарового клапана из-за преграды инородным телом.Если инородное тело рентгеноконтрастно, они также могут идентифицировать и локализовать объект. Получите внутривенный доступ с анализом крови, включая общий анализ крови и электролиты, для подготовки к возможному общему наркозу. Обычный газ венозной крови малопригоден, и его следует избегать. Если пациент стабилен и готов к сотрудничеству, обследование головы и шеи с гибкой ларингоскопией или без нее может выявить другие имитирующие состояния, такие как тонзиллит или перитонзиллярный абсцесс, которые затем могут быть устранены. При аускультации в первичных полях легких можно выявить хрипы или очаговые консолидации в сочетании с перкуссией и оценкой тактильной фермитуса.Компьютерную томографию следует использовать только для наиболее стабильных и комфортных пациентов, у которых инородное тело не подлежит дифференциальной диагностике. Экстренная ситуация с дыхательными путями в рентгенологическом кабинете ведет к высокой смертности. [5]
Лечение / управление
При активной обструкции верхних дыхательных путей первостепенное значение имеет контроль проходимости дыхательных путей. ЗАПРЕЩАЕТСЯ слепо подметать дыхательные пути, выполнять прямую визуализацию дыхательных путей с помощью каких-либо оральных инструментов или лезвий для языка и не пытаться извлекать их с помощью щипцов Magill, если только пациент не взрослый, бодрствующий, настороженный, согласный на процедуру и не испытывающий какого-либо дискомфорта.У большинства пациентов VAST такие маневры лучше выполнять в операционной в более контролируемых условиях. Может потребоваться интубация после обструкции или принудительная закупорка одного из главных бронхов, и эти маневры лучше всего обнаруживаются как необходимые и гораздо более успешно выполняются в полностью оборудованной операционной, а не в отделении неотложной помощи.
Неотложная крикотиреоидотомия может быть показана, если нет другого способа вентиляции пациента, и у него остановка дыхания.
При возможной обструкции нижних дыхательных путей всегда важны подробный анамнез и физический осмотр, особенно в отношении любого времени, когда ребенок находится без присмотра с небольшими предметами, засвидетельствованной аспирации или удушья, а также нового начала кашля или других респираторных симптомов, которые не могут быть иначе объяснено. Если пациент прошел лечение и симптомы не исчезли, требуется формальное интервенционное обследование дыхательных путей. Окончательным лечением является ригидная бронхоскопия, а в некоторых центрах ригидная бронхоскопия будет выполняться только на основании анамнеза или подозрений, поскольку до 15% аспираций имеют нормальный физический осмотр и визуализацию.[1]
Окончательное лечение известного рентгеноконтрастного или предполагаемого рентгенопрозрачного инородного тела — это жесткая бронхоскопия под общим наркозом. Если объект был аспирирован остро, тогда достаточно рекомендаций по извлечению и нормальному послеоперационному лечению, которые могут включать пероральные или ингаляционные кортикостероиды. Если были клинические признаки инфекции, тогда можно начать лечение антибиотиками при постобструктивной инфекции. [6]
Дифференциальный диагноз
Заболевания, клинические проявления которых могут быть аналогичны аспирации инородных тел, включают астму, пневмонию, туберкулез, эпиглоттит, заглоточный абсцесс, перитонзиллярный абсцесс, поствирусный перикардит или плеврит и бронхиолит.Травматические повреждения с локализованным повреждением легких, дыхательных путей или даже диафрагмы могут проявляться аналогично аспирации инородного тела. Из этого списка видно, что разница очень велика из-за множества жалоб, а их широта — серьезность. Это одна из проблем диагностики инородных тел в дыхательных путях (особенно в педиатрических или других некоммуникативных группах) [7].
Прогноз
У детей с аспирацией инородного тела прогноз хороший, если его удалить на ранней стадии и без осложнений.У большинства пациентов, обратившихся в отделение неотложной помощи после аспирации инородного тела, исход хороший. Острая аспирация более крупного объекта, блокирующего трахею или проксимальные дыхательные пути, может иметь очень тяжелые последствия. В исследовании 94 детей, которые поступили через три дня после аспирации, все полностью выздоровели от любых осложнений, за исключением одного, который умер от дыхательной недостаточности [8].
Осложнения
Во время лечения частота осложнений раннего вмешательства по поводу аспирированного инородного тела составляет примерно 25%, и подавляющее большинство из них являются легкими.Позднее вмешательство приводит к более серьезным осложнениям, таким как гипоксия или аноксическое повреждение головного мозга (особенно с обструкцией трахеи или главного бронха), повреждение бронхов, стеноз дыхательных путей, образование абсцесса, пневмоторакс. Они тоже редки, но значительны. Если не считать прискорбного (очень небольшого) меньшинства случаев, которые закончатся смертью от респираторной недостаточности, дети, скорее всего, выздоровеют после лечения этих отсроченных осложнений. [8]
Сдерживание и обучение пациентов
Комиссия по безопасности потребительских товаров
Федеральные правила упаковки и предупреждений
Просвещение родителей и других лиц, которые могут контролировать детей относительно рисков, связанных с твердыми круглыми продуктами питания — наблюдать и поощрять медленное пережевывание пищи для обеспечения безопасных привычек питания и присмотра за едой и закусками для детей младшего возраста
Жемчуг и другие проблемы
Арахис является наиболее распространенным продуктом с придыханием, за которым чаще всего следуют такие предметы, как мрамор и маленькие резиновые шарики
Хот-доги и леденцы являются наиболее распространенными продуктами питания, а латексные шары — наиболее распространенными непродовольственными предметами, вызывающими фатальную аспирацию
Быстрая диагностика и поиск приводят к лучшим результатам у этих пациентов
Менее вероятно иметь обструкцию верхних дыхательных путей (гортани или трахеи), чем нижних, однако э., при обструкции верхних дыхательных путей необходим экстренный контроль дыхательных путей из-за возможности полного нарушения дыхания
Обструкция нижних дыхательных путей требует хорошего анамнеза и физического состояния, особенно у детей и лиц с задержкой развития, а также подозрения на аспирацию инородного тела — инспираторно-экспираторная грудная клетка рентген, предоперационная лабораторная работа, консультация отоларинголога и антибиотики в зависимости от клинической картины и сроков
- Окончательное лечение известного рентгеноконтрастного или предполагаемого рентгеноконтрастного инородного тела — это жесткая бронхоскопия под анестезией.
Если объект был аспирирован в острой форме, тогда достаточно его извлечения и обычных рекомендаций после операции
Если есть клинические признаки инфекции, можно начать лечение антибиотиками при постобструктивной инфекции
Улучшение результатов команды здравоохранения
Аспирация инородного тела часто создает диагностическую дилемму. У таких пациентов могут проявляться неспецифические признаки и симптомы, такие как кашель, одышка без истории болезни или диагностированных проблем со здоровьем, неясное начало и неопределенный дискомфорт.Причина этих жалоб может быть связана с инфекционной, аллергической, травматической, реактивной или инородной этиологией. Хотя физикальное обследование может показать, что у пациента есть очаговое обнаружение легких, причина, скорее всего, будет коррелировать с историей возможной аспирации.
Хотя пульмонолог почти всегда занимается лечением пациентов с аспирацией инородного тела, важно проконсультироваться с межпрофессиональной группой специалистов, в которую входят отоларинголог и, возможно, кардиоторакальный хирург, в зависимости от предполагаемого места аспирации. инородное тело.Медсестры также являются важными членами межпрофессиональной группы, поскольку они будут следить за жизненными показателями пациента, помогать с членами семьи и сохранять спокойствие пациентов и членов семьи. В послеоперационном периоде при болях, возможном инфицировании и возможном поражении дыхательных путей; фармацевт может убедиться, что пациент принимает правильные анальгетики, бронходилататоры и соответствующие антибиотики. Радиолог также играет решающую роль в установлении причины. Без надлежащего анамнеза радиолог может не знать, что искать или какие дополнительные рентгенологические исследования могут потребоваться.
Результаты аспирации инородного тела обычно хорошие. Однако для оптимизации результатов рекомендуется быстрое признание индивидуальных ролей межпрофессиональной группы специалистов. [9] [10]
Рисунок
Аспирация инородного тела. Изображение любезно предоставлено S Bhimji MD
Ссылки
- 1.
- Tsang JE, Sun J, Ooi GC, Tsang KW. Эндобронхиальное инородное тело, проявляющееся как обострение астмы. Case Rep Emerg Med. 2017; 2017: 6863083. [Бесплатная статья PMC: PMC5745678] [PubMed: 29387495]
- 2.
- Милкович Н.М., Милкович С.М., Харти М.П., Кечкемети Х.Х., Бридделл Дж. В., Леви Дж. Р., Рейли Дж. С.. Компьютерный томографический анализ детей раннего возраста для предотвращения аспирационных травм. Ларингоскоп. 2019 июн; 129 (6): 1468-1476. [PubMed: 30284274]
- 3.
- Салих AM, Алфаки М, Алам-Эльхуда DM. Инородные тела в дыхательных путях: критический обзор общей педиатрической помощи. Мир J Emerg Med. 2016; 7 (1): 5-12. [Бесплатная статья PMC: PMC4786499] [PubMed: 27006731]
- 4.
- Lim SY, Sohn SB, Lee JM, Lee JA, Chung S, Kim J, Choi J, Kim S, Yoo AY, Roh JA, Park H , Ким В.С., Сим Дж. К., Шим Дж. Дж., Мин К. Х.Тяжелое эндобронхиальное воспаление, вызванное аспирацией таблетки сульфата железа. Tuberc Respir Dis (Сеул). 2016 Янв; 79 (1): 37-41. [Бесплатная статья PMC: PMC4701792] [PubMed: 26770233]
- 5.
- Halwai O, Bihani A, Sharma A, Dabholkar J. Изучение клинических проявлений и осложнений инородного тела в бронхах — собственный опыт. Отоларингол Pol. 2015; 69 (1): 22-8. [PubMed: 25753164]
- 6.
- Ezer SS, Oguzkurt P, Ince E, Temiz A, alıskan E, Hicsonmez A.Аспирация инородного тела у детей: анализ диагностических критериев и точное время бронхоскопии. Педиатр Emerg Care. 2011 августа; 27 (8): 723-6. [PubMed: 21811195]
- 7.
- Katrancıoğlu Ö, ahin E, Karadayı Ş, Kaptanolu M. Трахеобронхиальные инородные тела никогда не были такими странными! Турок Гогус Калп Дамар Черрахиси Дерг. 2018 Апрель; 26 (2): 260-264. [Бесплатная статья PMC: PMC7024136] [PubMed: 32082743]
- 8.
- Стин К.Х., Циммерманн Т. Трахеобронхиальная аспирация инородных тел у детей: исследование 94 случаев.Ларингоскоп. 1990 Май; 100 (5): 525-30. [PubMed: 2329912]
- 9.
- Рамос-Росси Дж., Кантрес О., Торрес А., Казаль Дж., Отеро Й, Арзон-Ньевес Дж., Родригес-Синтрон В. Гибкое бронхоскопическое удаление 3 посторонних предметов. Fed Pract. 2018 сентябрь; 35 (9): 24-26. [Бесплатная статья PMC: PMC6366794] [PubMed: 30766383]
- 10.
- Cheng J, Liu B., Farjat AE, Routh J. Национальные оценки инородных тел в дыхательных путях у детей в США, 2000–2009 гг. Clin Otolaryngol. 2019 Май; 44 (3): 235-239.[Бесплатная статья PMC: PMC6488414] [PubMed: 30450702]
Инородные тела в дыхательных путях — StatPearls
Непрерывное обучение
Аспирация инородных тел является четвертой по значимости причиной смерти среди детей дошкольного и младшего возраста и составляет значительное количество Посещение отделений неотложной помощи в США и по всему миру. В этом мероприятии рассматривается оценка и лечение инородных тел в дыхательных путях, а также подчеркивается роль межпрофессиональной группы в распознавании и лечении инородных тел в дыхательных путях.
Цели:
Обзор патофизиологической основы инородных тел в дыхательных путях.
Обрисуйте ожидаемый анамнез и физические данные пациента с инородным телом в дыхательных путях.
Обобщите доступные варианты лечения инородных тел в дыхательных путях.
Опишите необходимость межпрофессионального группового подхода к уходу за пациентом с инородным телом в дыхательных путях.
Введение
Представления об аспирации инородного тела в отделениях неотложной помощи сильно различаются и могут страдать от неправильного или позднего диагноза. Факторы, влияющие на остроту проблемы, включают в себя объект, для которого выполняется аспирация, местоположение аспирированного объекта, было ли событие засвидетельствовано, возраст пациента, а также временные рамки, в которые проводилась аспирация. Острое поражение верхних дыхательных путей может проявляться классическими симптомами удушья, включая значительный респираторный дистресс, в то время как более дистальная обструкция может проявляться хроническим легким свистящим дыханием, кашлем, жалобой на дискомфорт или общей одышкой и может имитировать астму или другие менее острые заболевания. респираторные заболевания.
Аспирация инородного тела является четвертой по значимости причиной смерти у детей дошкольного и младшего возраста [1]. На его долю приходится значительное количество обращений в отделения неотложной помощи в США. Таким образом, это основная проблема как для профилактики, так и для общественного здравоохранения, а также для критического признания и лечения. Комиссия по безопасности потребительских товаров наложила ограничения на предметы, которые могут представлять опасность удушья, а в 1973 году федеральное постановление 15 CFR 1501 ввело приспособление для испытаний мелких деталей, которое обеспечивает измерения для игрушек, предназначенных для детей в возрасте трех лет и младше.[2]
Хотя несколько федеральных руководств были реализованы для уменьшения удушья у маленьких детей, включая маркировку упаковки с предупреждениями о мелких деталях и предупреждениями на телевидении и в интернет-рекламе, чтобы информировать общественность об опасности удушья игрушками. В Соединенных Штатах не существует правил в отношении продуктов питания с потенциальным риском удушья, хотя многие стремления относятся к органическим пищевым материалам. Арахис, семена и фрукты округлой формы являются наиболее часто потребляемой с придыханием пищей у детей, в то время как хот-доги и конфеты являются причиной большинства смертей от удушья.[3] Государственное образование родителей, няни, учителей и опекунов остается важным фактором в предотвращении аспирации инородных тел в дыхательных путях. Новое начало свистящего дыхания, кашля, слюнотечения, изменения голоса или позирования должно предупредить практикующих и родителей о возможности аспирации инородного тела, даже если само событие осталось незамеченным.
Этиология
При аспирации инородного тела в гортань или проксимальный отдел трахеи всегда существует вероятность респираторного нарушения или дальнейшего вдыхания в дистальные дыхательные пути, вызывая подострые симптомы, включая одышку, хрипы или кашель.Любой предмет, который можно поместить в рот, потенциально может быть аспирирован. Это вызывает особую озабоченность у младенцев и детей младшего возраста, которые исследуют окружающую среду и взаимодействуют с ней, кладя предметы в рот; родительская бдительность в отношении того, какие предметы доступны ребенку без присмотра, имеет первостепенное значение. Точно так же координация глотания у младенцев и маленьких детей еще не полностью развита, и есть склонность вдыхать или вдыхать пищу во время еды. Арахис — наиболее часто употребляемый в пищу объект на западе, причем наибольшую смертность вызывают хот-доги.У детей мужского пола вероятность аспирации выше, чем у девочек [3]. Еда или другие предметы гладкой круглой формы представляют наибольший риск аспирации (орехи, бобы, виноград, сосиски / сосиски и т. что-то более угловатое, которое легче жевать и глотать (например, разрезая виноград на четвертинки).
Эпидемиология
Дети, мужчины чаще, чем женщины, а также люди с задержкой в развитии, более склонны к аспирации инородных тел, хотя пожилые люди также подвержены риску.На западе пищевые объекты чаще всего аспирируются, причем чаще всего аспирируют арахис, за ним следуют хот-доги и леденцы. Помимо еды, часто всасываются другие гладкие и круглые предметы, такие как мраморные и резиновые шарики. Отсутствие коренных зубов для пережевывания пищи также является фактором, способствующим у детей. [3]
Статистические данные в основном получены в результате одноцентровых исследований. Только недавно были собраны более крупные когорты и общенациональный анализ для анализа более широких данных [7]. Эти исследования оценивают частоту обструкции дыхательных путей инородным телом (FBAO) как 0.66 на сто тысяч. [8] В США семнадцать тысяч обращений за неотложной помощью у детей до 14 лет были связаны с вдыханием инородных тел в 2000 г. [9] Аспирация инородного тела является причиной номер один случайных младенческих смертей и четвертой по частоте причиной смерти среди детей дошкольного возраста в возрасте до пяти лет [10].
Инородные тела в дыхательных путях имеют уникальную демографию; 80% случаев приходится на возраст младше трех лет, причем пиковая частота приходится на возрастную группу от одного до двух лет.[11] В ретроспективной серии случаев из 81 случая, Asif et al . сообщалось, что у детей младше пяти лет аспирировано 77,8% инородных тел, 16% — дети от пяти до пятнадцати лет и 6,2% — дети старше пятнадцати лет. Аналогичным образом, Рейли и др. . особо выделенные дети в возрасте четырех лет и младше более уязвимы для вдыхания инородных тел, поскольку ими движет оральное обследование с использованием рта без коренных зубов и отсутствия хорошо скоординированного глотательного рефлекса. [12]
Патофизиология
Полная непроходимость голосовой щели или трахеальных дыхательных путей приведет к слышимому и видимому немедленному удушению, респираторному дистрессу, цианозу и смерти, если быстро не лечить.Полная обструкция главного бронха или промежуточного бронха может со временем привести к дистальной инфекции, но может быть неожиданно бессимптомной в случае обструкции главного бронха. Частичная обструкция может привести к воспалению местных тканей с различной степенью одышки, SOB, хрипом, кашлем или другими симптомами в зависимости от структуры дыхательных путей. Как правило, чем проксимальнее дыхательные пути, тем более тяжелыми, быстрыми и очевидными будут симптомы. Еда может вызывать больше воспалительных эффектов, чем металлические или пластиковые предметы, поскольку они являются органическими и могут набухать, что приводит к постоянной более серьезной закупорке.[3] Лекарства, такие как таблетки железа, привели к стенозу дистальных отделов дыхательных путей и серьезному воспалению дыхательных путей. [4]
Анамнез и физикальное состояние
Анамнез аспирации или подозрения на аспирацию часто бывает достаточным, чтобы гарантировать полное обследование, включая жесткую бронхоскопию.
Стремление может проявляться по-разному. Острая обструкция крупных дыхательных путей проявляется серьезным явным клиническим расстройством, стридором, признаками удушья и слюнотечением. Такие пациенты не должны чрезмерно волноваться врачами или другим персоналом, и их следует срочно доставить в операционную для формального обследования дыхательных путей с жесткой бронхоскопией и подготовкой к экстренной трахеостомии.Избегайте инструментальной обработки дыхательных путей с помощью ротовой полости или эндоскопов в отделении неотложной помощи. Даже если у такого пациента не обнаружено инородное тело, у него респираторный дистресс с неизвестной нестабильной проходимостью дыхательных путей, и его следует дополнительно обследовать в самых безопасных условиях: в операционной.
Хроническая одышка может быть связана с аспирацией инородного тела, особенно у детей и людей с задержкой развития, которые не могут четко сформулировать событие.Более вероятно, что это будет в более мелких и дистальных отделах дыхательных путей, и симптомы могут относиться либо к полной окклюзии конечного бронха и развитию пневмонии, либо к частичной обструкции, приводящей к хрипу, кашлю, стридору и прогрессирующим симптомам по мере того, как окружающий респираторный эпителий становится более реактивный и отечный. Пациент может несколько недель кашлять, одышка или даже жаловаться на дискомфорт в груди. У таких пациентов могут появиться недели или месяцы позже, а исходное событие аспирации могло быть неизвестно или забыто пациентами и семьями.
Анатомия дыхательных путей у детей отличается от анатомии взрослых. Самая узкая часть дыхательных путей у детей — перстневидная кость, а у взрослых — голосовая щель. Таким образом, частицы могут быть достаточно большими, чтобы улететь через голосовые связки (голосовую щель) у детей только для того, чтобы застрять в подсвязке в области перстневидного рубца с потенциально разрушительным эффектом.
При рассмотрении аспирации посторонних предметов у детей наблюдается небольшое преобладание аспирации в правый главный стволовый бронх, но эта склонность увеличивается с возрастом из-за более вертикальной ориентации правого главного ствола у взрослых, которая параллельна ориентации трахеи — она становится наиболее зависимая и прямая часть дыхательных путей взрослого.
Медицинский осмотр может показать положение штатива, слюнотечение, стридор или свистящее дыхание при большой обструкции дыхательных путей, как описано выше. Анамнез может указывать на аспирацию даже за несколько недель до этого в случае аспирации небольших дыхательных путей, и симптомы могут быть более расплывчатыми и незаметными, включая очаговое свистящее дыхание или симптомы астматического типа. Пациенты с такими симптомами нуждаются в формальном обследовании дыхательных путей с помощью бронхоскопии, если они не реагируют на соответствующий курс лечения инфекционных причин и реактивного заболевания дыхательных путей.[3]
Оценка
Как указывалось выше, если пациент в крайнем возрасте или отказывается сотрудничать с маленьким ребенком, не создавайте изображения или иным образом не усугубляйте его. Немедленно отправляйтесь в операционную для контролируемого обследования дыхательных путей под анестезией с использованием материалов для жесткой бронхоскопии и экстренной трахеостомии.
Если пациент стабилен и готов к сотрудничеству, обследование можно начать с рентгеновского снимка грудной клетки, PA и боковых инспираторно-экспираторных снимков. Одностороннее расширение с уплощением диафрагмы на пораженной стороне с отталкиванием средостения будет указывать на обструкцию на этой стороне.Улавливание воздуха также может быть продемонстрировано на инспираторно-экспираторных пленках, указывающих на эффект шарового клапана из-за преграды инородным телом. Если инородное тело рентгеноконтрастно, они также могут идентифицировать и локализовать объект. Получите внутривенный доступ с анализом крови, включая общий анализ крови и электролиты, для подготовки к возможному общему наркозу. Обычный газ венозной крови малопригоден, и его следует избегать. Если пациент стабилен и готов к сотрудничеству, обследование головы и шеи с гибкой ларингоскопией или без нее может выявить другие имитирующие состояния, такие как тонзиллит или перитонзиллярный абсцесс, которые затем могут быть устранены.При аускультации в первичных полях легких можно выявить хрипы или очаговые консолидации в сочетании с перкуссией и оценкой тактильной фермитуса. Компьютерную томографию следует использовать только для наиболее стабильных и комфортных пациентов, у которых инородное тело не подлежит дифференциальной диагностике. Экстренная ситуация с дыхательными путями в рентгенологическом кабинете ведет к высокой смертности. [5]
Лечение / управление
При активной обструкции верхних дыхательных путей первостепенное значение имеет контроль проходимости дыхательных путей. ЗАПРЕЩАЕТСЯ слепо подметать дыхательные пути, выполнять прямую визуализацию дыхательных путей с помощью каких-либо оральных инструментов или лезвий для языка и не пытаться извлекать их с помощью щипцов Magill, если только пациент не взрослый, бодрствующий, настороженный, согласный на процедуру и не испытывающий какого-либо дискомфорта.У большинства пациентов VAST такие маневры лучше выполнять в операционной в более контролируемых условиях. Может потребоваться интубация после обструкции или принудительная закупорка одного из главных бронхов, и эти маневры лучше всего обнаруживаются как необходимые и гораздо более успешно выполняются в полностью оборудованной операционной, а не в отделении неотложной помощи.
Неотложная крикотиреоидотомия может быть показана, если нет другого способа вентиляции пациента, и у него остановка дыхания.
При возможной обструкции нижних дыхательных путей всегда важны подробный анамнез и физический осмотр, особенно в отношении любого времени, когда ребенок находится без присмотра с небольшими предметами, засвидетельствованной аспирации или удушья, а также нового начала кашля или других респираторных симптомов, которые не могут быть иначе объяснено. Если пациент прошел лечение и симптомы не исчезли, требуется формальное интервенционное обследование дыхательных путей. Окончательным лечением является ригидная бронхоскопия, а в некоторых центрах ригидная бронхоскопия будет выполняться только на основании анамнеза или подозрений, поскольку до 15% аспираций имеют нормальный физический осмотр и визуализацию.[1]
Окончательное лечение известного рентгеноконтрастного или предполагаемого рентгенопрозрачного инородного тела — это жесткая бронхоскопия под общим наркозом. Если объект был аспирирован остро, тогда достаточно рекомендаций по извлечению и нормальному послеоперационному лечению, которые могут включать пероральные или ингаляционные кортикостероиды. Если были клинические признаки инфекции, тогда можно начать лечение антибиотиками при постобструктивной инфекции. [6]
Дифференциальный диагноз
Заболевания, клинические проявления которых могут быть аналогичны аспирации инородных тел, включают астму, пневмонию, туберкулез, эпиглоттит, заглоточный абсцесс, перитонзиллярный абсцесс, поствирусный перикардит или плеврит и бронхиолит.Травматические повреждения с локализованным повреждением легких, дыхательных путей или даже диафрагмы могут проявляться аналогично аспирации инородного тела. Из этого списка видно, что разница очень велика из-за множества жалоб, а их широта — серьезность. Это одна из проблем диагностики инородных тел в дыхательных путях (особенно в педиатрических или других некоммуникативных группах) [7].
Прогноз
У детей с аспирацией инородного тела прогноз хороший, если его удалить на ранней стадии и без осложнений.У большинства пациентов, обратившихся в отделение неотложной помощи после аспирации инородного тела, исход хороший. Острая аспирация более крупного объекта, блокирующего трахею или проксимальные дыхательные пути, может иметь очень тяжелые последствия. В исследовании 94 детей, которые поступили через три дня после аспирации, все полностью выздоровели от любых осложнений, за исключением одного, который умер от дыхательной недостаточности [8].
Осложнения
Во время лечения частота осложнений раннего вмешательства по поводу аспирированного инородного тела составляет примерно 25%, и подавляющее большинство из них являются легкими.Позднее вмешательство приводит к более серьезным осложнениям, таким как гипоксия или аноксическое повреждение головного мозга (особенно с обструкцией трахеи или главного бронха), повреждение бронхов, стеноз дыхательных путей, образование абсцесса, пневмоторакс. Они тоже редки, но значительны. Если не считать прискорбного (очень небольшого) меньшинства случаев, которые закончатся смертью от респираторной недостаточности, дети, скорее всего, выздоровеют после лечения этих отсроченных осложнений. [8]
Сдерживание и обучение пациентов
Комиссия по безопасности потребительских товаров
Федеральные правила упаковки и предупреждений
Просвещение родителей и других лиц, которые могут контролировать детей относительно рисков, связанных с твердыми круглыми продуктами питания — наблюдать и поощрять медленное пережевывание пищи для обеспечения безопасных привычек питания и присмотра за едой и закусками для детей младшего возраста
Жемчуг и другие проблемы
Арахис является наиболее распространенным продуктом с придыханием, за которым чаще всего следуют такие предметы, как мрамор и маленькие резиновые шарики
Хот-доги и леденцы являются наиболее распространенными продуктами питания, а латексные шары — наиболее распространенными непродовольственными предметами, вызывающими фатальную аспирацию
Быстрая диагностика и поиск приводят к лучшим результатам у этих пациентов
Менее вероятно иметь обструкцию верхних дыхательных путей (гортани или трахеи), чем нижних, однако э., при обструкции верхних дыхательных путей необходим экстренный контроль дыхательных путей из-за возможности полного нарушения дыхания
Обструкция нижних дыхательных путей требует хорошего анамнеза и физического состояния, особенно у детей и лиц с задержкой развития, а также подозрения на аспирацию инородного тела — инспираторно-экспираторная грудная клетка рентген, предоперационная лабораторная работа, консультация отоларинголога и антибиотики в зависимости от клинической картины и сроков
- Окончательное лечение известного рентгеноконтрастного или предполагаемого рентгеноконтрастного инородного тела — это жесткая бронхоскопия под анестезией.
Если объект был аспирирован в острой форме, тогда достаточно его извлечения и обычных рекомендаций после операции
Если есть клинические признаки инфекции, можно начать лечение антибиотиками при постобструктивной инфекции
Улучшение результатов команды здравоохранения
Аспирация инородного тела часто создает диагностическую дилемму. У таких пациентов могут проявляться неспецифические признаки и симптомы, такие как кашель, одышка без истории болезни или диагностированных проблем со здоровьем, неясное начало и неопределенный дискомфорт.Причина этих жалоб может быть связана с инфекционной, аллергической, травматической, реактивной или инородной этиологией. Хотя физикальное обследование может показать, что у пациента есть очаговое обнаружение легких, причина, скорее всего, будет коррелировать с историей возможной аспирации.
Хотя пульмонолог почти всегда занимается лечением пациентов с аспирацией инородного тела, важно проконсультироваться с межпрофессиональной группой специалистов, в которую входят отоларинголог и, возможно, кардиоторакальный хирург, в зависимости от предполагаемого места аспирации. инородное тело.Медсестры также являются важными членами межпрофессиональной группы, поскольку они будут следить за жизненными показателями пациента, помогать с членами семьи и сохранять спокойствие пациентов и членов семьи. В послеоперационном периоде при болях, возможном инфицировании и возможном поражении дыхательных путей; фармацевт может убедиться, что пациент принимает правильные анальгетики, бронходилататоры и соответствующие антибиотики. Радиолог также играет решающую роль в установлении причины. Без надлежащего анамнеза радиолог может не знать, что искать или какие дополнительные рентгенологические исследования могут потребоваться.
Результаты аспирации инородного тела обычно хорошие. Однако для оптимизации результатов рекомендуется быстрое признание индивидуальных ролей межпрофессиональной группы специалистов. [9] [10]
Рисунок
Аспирация инородного тела. Изображение любезно предоставлено S Bhimji MD
Ссылки
- 1.
- Tsang JE, Sun J, Ooi GC, Tsang KW. Эндобронхиальное инородное тело, проявляющееся как обострение астмы. Case Rep Emerg Med. 2017; 2017: 6863083. [Бесплатная статья PMC: PMC5745678] [PubMed: 29387495]
- 2.
- Милкович Н.М., Милкович С.М., Харти М.П., Кечкемети Х.Х., Бридделл Дж. В., Леви Дж. Р., Рейли Дж. С.. Компьютерный томографический анализ детей раннего возраста для предотвращения аспирационных травм. Ларингоскоп. 2019 июн; 129 (6): 1468-1476. [PubMed: 30284274]
- 3.
- Салих AM, Алфаки М, Алам-Эльхуда DM. Инородные тела в дыхательных путях: критический обзор общей педиатрической помощи. Мир J Emerg Med. 2016; 7 (1): 5-12. [Бесплатная статья PMC: PMC4786499] [PubMed: 27006731]
- 4.
- Lim SY, Sohn SB, Lee JM, Lee JA, Chung S, Kim J, Choi J, Kim S, Yoo AY, Roh JA, Park H , Ким В.С., Сим Дж. К., Шим Дж. Дж., Мин К. Х.Тяжелое эндобронхиальное воспаление, вызванное аспирацией таблетки сульфата железа. Tuberc Respir Dis (Сеул). 2016 Янв; 79 (1): 37-41. [Бесплатная статья PMC: PMC4701792] [PubMed: 26770233]
- 5.
- Halwai O, Bihani A, Sharma A, Dabholkar J. Изучение клинических проявлений и осложнений инородного тела в бронхах — собственный опыт. Отоларингол Pol. 2015; 69 (1): 22-8. [PubMed: 25753164]
- 6.
- Ezer SS, Oguzkurt P, Ince E, Temiz A, alıskan E, Hicsonmez A.Аспирация инородного тела у детей: анализ диагностических критериев и точное время бронхоскопии. Педиатр Emerg Care. 2011 августа; 27 (8): 723-6. [PubMed: 21811195]
- 7.
- Katrancıoğlu Ö, ahin E, Karadayı Ş, Kaptanolu M. Трахеобронхиальные инородные тела никогда не были такими странными! Турок Гогус Калп Дамар Черрахиси Дерг. 2018 Апрель; 26 (2): 260-264. [Бесплатная статья PMC: PMC7024136] [PubMed: 32082743]
- 8.
- Стин К.Х., Циммерманн Т. Трахеобронхиальная аспирация инородных тел у детей: исследование 94 случаев.Ларингоскоп. 1990 Май; 100 (5): 525-30. [PubMed: 2329912]
- 9.
- Рамос-Росси Дж., Кантрес О., Торрес А., Казаль Дж., Отеро Й, Арзон-Ньевес Дж., Родригес-Синтрон В. Гибкое бронхоскопическое удаление 3 посторонних предметов. Fed Pract. 2018 сентябрь; 35 (9): 24-26. [Бесплатная статья PMC: PMC6366794] [PubMed: 30766383]
- 10.
- Cheng J, Liu B., Farjat AE, Routh J. Национальные оценки инородных тел в дыхательных путях у детей в США, 2000–2009 гг. Clin Otolaryngol. 2019 Май; 44 (3): 235-239.[Бесплатная статья PMC: PMC6488414] [PubMed: 30450702]
Инородные тела в дыхательных путях — StatPearls
Непрерывное обучение
Аспирация инородных тел является четвертой по значимости причиной смерти среди детей дошкольного и младшего возраста и составляет значительное количество Посещение отделений неотложной помощи в США и по всему миру. В этом мероприятии рассматривается оценка и лечение инородных тел в дыхательных путях, а также подчеркивается роль межпрофессиональной группы в распознавании и лечении инородных тел в дыхательных путях.
Цели:
Обзор патофизиологической основы инородных тел в дыхательных путях.
Обрисуйте ожидаемый анамнез и физические данные пациента с инородным телом в дыхательных путях.
Обобщите доступные варианты лечения инородных тел в дыхательных путях.
Опишите необходимость межпрофессионального группового подхода к уходу за пациентом с инородным телом в дыхательных путях.
Введение
Представления об аспирации инородного тела в отделениях неотложной помощи сильно различаются и могут страдать от неправильного или позднего диагноза. Факторы, влияющие на остроту проблемы, включают в себя объект, для которого выполняется аспирация, местоположение аспирированного объекта, было ли событие засвидетельствовано, возраст пациента, а также временные рамки, в которые проводилась аспирация. Острое поражение верхних дыхательных путей может проявляться классическими симптомами удушья, включая значительный респираторный дистресс, в то время как более дистальная обструкция может проявляться хроническим легким свистящим дыханием, кашлем, жалобой на дискомфорт или общей одышкой и может имитировать астму или другие менее острые заболевания. респираторные заболевания.
Аспирация инородного тела является четвертой по значимости причиной смерти у детей дошкольного и младшего возраста [1]. На его долю приходится значительное количество обращений в отделения неотложной помощи в США. Таким образом, это основная проблема как для профилактики, так и для общественного здравоохранения, а также для критического признания и лечения. Комиссия по безопасности потребительских товаров наложила ограничения на предметы, которые могут представлять опасность удушья, а в 1973 году федеральное постановление 15 CFR 1501 ввело приспособление для испытаний мелких деталей, которое обеспечивает измерения для игрушек, предназначенных для детей в возрасте трех лет и младше.[2]
Хотя несколько федеральных руководств были реализованы для уменьшения удушья у маленьких детей, включая маркировку упаковки с предупреждениями о мелких деталях и предупреждениями на телевидении и в интернет-рекламе, чтобы информировать общественность об опасности удушья игрушками. В Соединенных Штатах не существует правил в отношении продуктов питания с потенциальным риском удушья, хотя многие стремления относятся к органическим пищевым материалам. Арахис, семена и фрукты округлой формы являются наиболее часто потребляемой с придыханием пищей у детей, в то время как хот-доги и конфеты являются причиной большинства смертей от удушья.[3] Государственное образование родителей, няни, учителей и опекунов остается важным фактором в предотвращении аспирации инородных тел в дыхательных путях. Новое начало свистящего дыхания, кашля, слюнотечения, изменения голоса или позирования должно предупредить практикующих и родителей о возможности аспирации инородного тела, даже если само событие осталось незамеченным.
Этиология
При аспирации инородного тела в гортань или проксимальный отдел трахеи всегда существует вероятность респираторного нарушения или дальнейшего вдыхания в дистальные дыхательные пути, вызывая подострые симптомы, включая одышку, хрипы или кашель.Любой предмет, который можно поместить в рот, потенциально может быть аспирирован. Это вызывает особую озабоченность у младенцев и детей младшего возраста, которые исследуют окружающую среду и взаимодействуют с ней, кладя предметы в рот; родительская бдительность в отношении того, какие предметы доступны ребенку без присмотра, имеет первостепенное значение. Точно так же координация глотания у младенцев и маленьких детей еще не полностью развита, и есть склонность вдыхать или вдыхать пищу во время еды. Арахис — наиболее часто употребляемый в пищу объект на западе, причем наибольшую смертность вызывают хот-доги.У детей мужского пола вероятность аспирации выше, чем у девочек [3]. Еда или другие предметы гладкой круглой формы представляют наибольший риск аспирации (орехи, бобы, виноград, сосиски / сосиски и т. что-то более угловатое, которое легче жевать и глотать (например, разрезая виноград на четвертинки).
Эпидемиология
Дети, мужчины чаще, чем женщины, а также люди с задержкой в развитии, более склонны к аспирации инородных тел, хотя пожилые люди также подвержены риску.На западе пищевые объекты чаще всего аспирируются, причем чаще всего аспирируют арахис, за ним следуют хот-доги и леденцы. Помимо еды, часто всасываются другие гладкие и круглые предметы, такие как мраморные и резиновые шарики. Отсутствие коренных зубов для пережевывания пищи также является фактором, способствующим у детей. [3]
Статистические данные в основном получены в результате одноцентровых исследований. Только недавно были собраны более крупные когорты и общенациональный анализ для анализа более широких данных [7]. Эти исследования оценивают частоту обструкции дыхательных путей инородным телом (FBAO) как 0.66 на сто тысяч. [8] В США семнадцать тысяч обращений за неотложной помощью у детей до 14 лет были связаны с вдыханием инородных тел в 2000 г. [9] Аспирация инородного тела является причиной номер один случайных младенческих смертей и четвертой по частоте причиной смерти среди детей дошкольного возраста в возрасте до пяти лет [10].
Инородные тела в дыхательных путях имеют уникальную демографию; 80% случаев приходится на возраст младше трех лет, причем пиковая частота приходится на возрастную группу от одного до двух лет.[11] В ретроспективной серии случаев из 81 случая, Asif et al . сообщалось, что у детей младше пяти лет аспирировано 77,8% инородных тел, 16% — дети от пяти до пятнадцати лет и 6,2% — дети старше пятнадцати лет. Аналогичным образом, Рейли и др. . особо выделенные дети в возрасте четырех лет и младше более уязвимы для вдыхания инородных тел, поскольку ими движет оральное обследование с использованием рта без коренных зубов и отсутствия хорошо скоординированного глотательного рефлекса. [12]
Патофизиология
Полная непроходимость голосовой щели или трахеальных дыхательных путей приведет к слышимому и видимому немедленному удушению, респираторному дистрессу, цианозу и смерти, если быстро не лечить.Полная обструкция главного бронха или промежуточного бронха может со временем привести к дистальной инфекции, но может быть неожиданно бессимптомной в случае обструкции главного бронха. Частичная обструкция может привести к воспалению местных тканей с различной степенью одышки, SOB, хрипом, кашлем или другими симптомами в зависимости от структуры дыхательных путей. Как правило, чем проксимальнее дыхательные пути, тем более тяжелыми, быстрыми и очевидными будут симптомы. Еда может вызывать больше воспалительных эффектов, чем металлические или пластиковые предметы, поскольку они являются органическими и могут набухать, что приводит к постоянной более серьезной закупорке.[3] Лекарства, такие как таблетки железа, привели к стенозу дистальных отделов дыхательных путей и серьезному воспалению дыхательных путей. [4]
Анамнез и физикальное состояние
Анамнез аспирации или подозрения на аспирацию часто бывает достаточным, чтобы гарантировать полное обследование, включая жесткую бронхоскопию.
Стремление может проявляться по-разному. Острая обструкция крупных дыхательных путей проявляется серьезным явным клиническим расстройством, стридором, признаками удушья и слюнотечением. Такие пациенты не должны чрезмерно волноваться врачами или другим персоналом, и их следует срочно доставить в операционную для формального обследования дыхательных путей с жесткой бронхоскопией и подготовкой к экстренной трахеостомии.Избегайте инструментальной обработки дыхательных путей с помощью ротовой полости или эндоскопов в отделении неотложной помощи. Даже если у такого пациента не обнаружено инородное тело, у него респираторный дистресс с неизвестной нестабильной проходимостью дыхательных путей, и его следует дополнительно обследовать в самых безопасных условиях: в операционной.
Хроническая одышка может быть связана с аспирацией инородного тела, особенно у детей и людей с задержкой развития, которые не могут четко сформулировать событие.Более вероятно, что это будет в более мелких и дистальных отделах дыхательных путей, и симптомы могут относиться либо к полной окклюзии конечного бронха и развитию пневмонии, либо к частичной обструкции, приводящей к хрипу, кашлю, стридору и прогрессирующим симптомам по мере того, как окружающий респираторный эпителий становится более реактивный и отечный. Пациент может несколько недель кашлять, одышка или даже жаловаться на дискомфорт в груди. У таких пациентов могут появиться недели или месяцы позже, а исходное событие аспирации могло быть неизвестно или забыто пациентами и семьями.
Анатомия дыхательных путей у детей отличается от анатомии взрослых. Самая узкая часть дыхательных путей у детей — перстневидная кость, а у взрослых — голосовая щель. Таким образом, частицы могут быть достаточно большими, чтобы улететь через голосовые связки (голосовую щель) у детей только для того, чтобы застрять в подсвязке в области перстневидного рубца с потенциально разрушительным эффектом.
При рассмотрении аспирации посторонних предметов у детей наблюдается небольшое преобладание аспирации в правый главный стволовый бронх, но эта склонность увеличивается с возрастом из-за более вертикальной ориентации правого главного ствола у взрослых, которая параллельна ориентации трахеи — она становится наиболее зависимая и прямая часть дыхательных путей взрослого.
Медицинский осмотр может показать положение штатива, слюнотечение, стридор или свистящее дыхание при большой обструкции дыхательных путей, как описано выше. Анамнез может указывать на аспирацию даже за несколько недель до этого в случае аспирации небольших дыхательных путей, и симптомы могут быть более расплывчатыми и незаметными, включая очаговое свистящее дыхание или симптомы астматического типа. Пациенты с такими симптомами нуждаются в формальном обследовании дыхательных путей с помощью бронхоскопии, если они не реагируют на соответствующий курс лечения инфекционных причин и реактивного заболевания дыхательных путей.[3]
Оценка
Как указывалось выше, если пациент в крайнем возрасте или отказывается сотрудничать с маленьким ребенком, не создавайте изображения или иным образом не усугубляйте его. Немедленно отправляйтесь в операционную для контролируемого обследования дыхательных путей под анестезией с использованием материалов для жесткой бронхоскопии и экстренной трахеостомии.
Если пациент стабилен и готов к сотрудничеству, обследование можно начать с рентгеновского снимка грудной клетки, PA и боковых инспираторно-экспираторных снимков. Одностороннее расширение с уплощением диафрагмы на пораженной стороне с отталкиванием средостения будет указывать на обструкцию на этой стороне.Улавливание воздуха также может быть продемонстрировано на инспираторно-экспираторных пленках, указывающих на эффект шарового клапана из-за преграды инородным телом. Если инородное тело рентгеноконтрастно, они также могут идентифицировать и локализовать объект. Получите внутривенный доступ с анализом крови, включая общий анализ крови и электролиты, для подготовки к возможному общему наркозу. Обычный газ венозной крови малопригоден, и его следует избегать. Если пациент стабилен и готов к сотрудничеству, обследование головы и шеи с гибкой ларингоскопией или без нее может выявить другие имитирующие состояния, такие как тонзиллит или перитонзиллярный абсцесс, которые затем могут быть устранены.При аускультации в первичных полях легких можно выявить хрипы или очаговые консолидации в сочетании с перкуссией и оценкой тактильной фермитуса. Компьютерную томографию следует использовать только для наиболее стабильных и комфортных пациентов, у которых инородное тело не подлежит дифференциальной диагностике. Экстренная ситуация с дыхательными путями в рентгенологическом кабинете ведет к высокой смертности. [5]
Лечение / управление
При активной обструкции верхних дыхательных путей первостепенное значение имеет контроль проходимости дыхательных путей. ЗАПРЕЩАЕТСЯ слепо подметать дыхательные пути, выполнять прямую визуализацию дыхательных путей с помощью каких-либо оральных инструментов или лезвий для языка и не пытаться извлекать их с помощью щипцов Magill, если только пациент не взрослый, бодрствующий, настороженный, согласный на процедуру и не испытывающий какого-либо дискомфорта.У большинства пациентов VAST такие маневры лучше выполнять в операционной в более контролируемых условиях. Может потребоваться интубация после обструкции или принудительная закупорка одного из главных бронхов, и эти маневры лучше всего обнаруживаются как необходимые и гораздо более успешно выполняются в полностью оборудованной операционной, а не в отделении неотложной помощи.
Неотложная крикотиреоидотомия может быть показана, если нет другого способа вентиляции пациента, и у него остановка дыхания.
При возможной обструкции нижних дыхательных путей всегда важны подробный анамнез и физический осмотр, особенно в отношении любого времени, когда ребенок находится без присмотра с небольшими предметами, засвидетельствованной аспирации или удушья, а также нового начала кашля или других респираторных симптомов, которые не могут быть иначе объяснено. Если пациент прошел лечение и симптомы не исчезли, требуется формальное интервенционное обследование дыхательных путей. Окончательным лечением является ригидная бронхоскопия, а в некоторых центрах ригидная бронхоскопия будет выполняться только на основании анамнеза или подозрений, поскольку до 15% аспираций имеют нормальный физический осмотр и визуализацию.[1]
Окончательное лечение известного рентгеноконтрастного или предполагаемого рентгенопрозрачного инородного тела — это жесткая бронхоскопия под общим наркозом. Если объект был аспирирован остро, тогда достаточно рекомендаций по извлечению и нормальному послеоперационному лечению, которые могут включать пероральные или ингаляционные кортикостероиды. Если были клинические признаки инфекции, тогда можно начать лечение антибиотиками при постобструктивной инфекции. [6]
Дифференциальный диагноз
Заболевания, клинические проявления которых могут быть аналогичны аспирации инородных тел, включают астму, пневмонию, туберкулез, эпиглоттит, заглоточный абсцесс, перитонзиллярный абсцесс, поствирусный перикардит или плеврит и бронхиолит.Травматические повреждения с локализованным повреждением легких, дыхательных путей или даже диафрагмы могут проявляться аналогично аспирации инородного тела. Из этого списка видно, что разница очень велика из-за множества жалоб, а их широта — серьезность. Это одна из проблем диагностики инородных тел в дыхательных путях (особенно в педиатрических или других некоммуникативных группах) [7].
Прогноз
У детей с аспирацией инородного тела прогноз хороший, если его удалить на ранней стадии и без осложнений.У большинства пациентов, обратившихся в отделение неотложной помощи после аспирации инородного тела, исход хороший. Острая аспирация более крупного объекта, блокирующего трахею или проксимальные дыхательные пути, может иметь очень тяжелые последствия. В исследовании 94 детей, которые поступили через три дня после аспирации, все полностью выздоровели от любых осложнений, за исключением одного, который умер от дыхательной недостаточности [8].
Осложнения
Во время лечения частота осложнений раннего вмешательства по поводу аспирированного инородного тела составляет примерно 25%, и подавляющее большинство из них являются легкими.Позднее вмешательство приводит к более серьезным осложнениям, таким как гипоксия или аноксическое повреждение головного мозга (особенно с обструкцией трахеи или главного бронха), повреждение бронхов, стеноз дыхательных путей, образование абсцесса, пневмоторакс. Они тоже редки, но значительны. Если не считать прискорбного (очень небольшого) меньшинства случаев, которые закончатся смертью от респираторной недостаточности, дети, скорее всего, выздоровеют после лечения этих отсроченных осложнений. [8]
Сдерживание и обучение пациентов
Комиссия по безопасности потребительских товаров
Федеральные правила упаковки и предупреждений
Просвещение родителей и других лиц, которые могут контролировать детей относительно рисков, связанных с твердыми круглыми продуктами питания — наблюдать и поощрять медленное пережевывание пищи для обеспечения безопасных привычек питания и присмотра за едой и закусками для детей младшего возраста
Жемчуг и другие проблемы
Арахис является наиболее распространенным продуктом с придыханием, за которым чаще всего следуют такие предметы, как мрамор и маленькие резиновые шарики
Хот-доги и леденцы являются наиболее распространенными продуктами питания, а латексные шары — наиболее распространенными непродовольственными предметами, вызывающими фатальную аспирацию
Быстрая диагностика и поиск приводят к лучшим результатам у этих пациентов
Менее вероятно иметь обструкцию верхних дыхательных путей (гортани или трахеи), чем нижних, однако э., при обструкции верхних дыхательных путей необходим экстренный контроль дыхательных путей из-за возможности полного нарушения дыхания
Обструкция нижних дыхательных путей требует хорошего анамнеза и физического состояния, особенно у детей и лиц с задержкой развития, а также подозрения на аспирацию инородного тела — инспираторно-экспираторная грудная клетка рентген, предоперационная лабораторная работа, консультация отоларинголога и антибиотики в зависимости от клинической картины и сроков
- Окончательное лечение известного рентгеноконтрастного или предполагаемого рентгеноконтрастного инородного тела — это жесткая бронхоскопия под анестезией.
Если объект был аспирирован в острой форме, тогда достаточно его извлечения и обычных рекомендаций после операции
Если есть клинические признаки инфекции, можно начать лечение антибиотиками при постобструктивной инфекции
Улучшение результатов команды здравоохранения
Аспирация инородного тела часто создает диагностическую дилемму. У таких пациентов могут проявляться неспецифические признаки и симптомы, такие как кашель, одышка без истории болезни или диагностированных проблем со здоровьем, неясное начало и неопределенный дискомфорт.Причина этих жалоб может быть связана с инфекционной, аллергической, травматической, реактивной или инородной этиологией. Хотя физикальное обследование может показать, что у пациента есть очаговое обнаружение легких, причина, скорее всего, будет коррелировать с историей возможной аспирации.
Хотя пульмонолог почти всегда занимается лечением пациентов с аспирацией инородного тела, важно проконсультироваться с межпрофессиональной группой специалистов, в которую входят отоларинголог и, возможно, кардиоторакальный хирург, в зависимости от предполагаемого места аспирации. инородное тело.Медсестры также являются важными членами межпрофессиональной группы, поскольку они будут следить за жизненными показателями пациента, помогать с членами семьи и сохранять спокойствие пациентов и членов семьи. В послеоперационном периоде при болях, возможном инфицировании и возможном поражении дыхательных путей; фармацевт может убедиться, что пациент принимает правильные анальгетики, бронходилататоры и соответствующие антибиотики. Радиолог также играет решающую роль в установлении причины. Без надлежащего анамнеза радиолог может не знать, что искать или какие дополнительные рентгенологические исследования могут потребоваться.
Результаты аспирации инородного тела обычно хорошие. Однако для оптимизации результатов рекомендуется быстрое признание индивидуальных ролей межпрофессиональной группы специалистов. [9] [10]
Рисунок
Аспирация инородного тела. Изображение любезно предоставлено S Bhimji MD
Ссылки
- 1.
- Tsang JE, Sun J, Ooi GC, Tsang KW. Эндобронхиальное инородное тело, проявляющееся как обострение астмы. Case Rep Emerg Med. 2017; 2017: 6863083. [Бесплатная статья PMC: PMC5745678] [PubMed: 29387495]
- 2.
- Милкович Н.М., Милкович С.М., Харти М.П., Кечкемети Х.Х., Бридделл Дж. В., Леви Дж. Р., Рейли Дж. С.. Компьютерный томографический анализ детей раннего возраста для предотвращения аспирационных травм. Ларингоскоп. 2019 июн; 129 (6): 1468-1476. [PubMed: 30284274]
- 3.
- Салих AM, Алфаки М, Алам-Эльхуда DM. Инородные тела в дыхательных путях: критический обзор общей педиатрической помощи. Мир J Emerg Med. 2016; 7 (1): 5-12. [Бесплатная статья PMC: PMC4786499] [PubMed: 27006731]
- 4.
- Lim SY, Sohn SB, Lee JM, Lee JA, Chung S, Kim J, Choi J, Kim S, Yoo AY, Roh JA, Park H , Ким В.С., Сим Дж. К., Шим Дж. Дж., Мин К. Х.Тяжелое эндобронхиальное воспаление, вызванное аспирацией таблетки сульфата железа. Tuberc Respir Dis (Сеул). 2016 Янв; 79 (1): 37-41. [Бесплатная статья PMC: PMC4701792] [PubMed: 26770233]
- 5.
- Halwai O, Bihani A, Sharma A, Dabholkar J. Изучение клинических проявлений и осложнений инородного тела в бронхах — собственный опыт. Отоларингол Pol. 2015; 69 (1): 22-8. [PubMed: 25753164]
- 6.
- Ezer SS, Oguzkurt P, Ince E, Temiz A, alıskan E, Hicsonmez A.Аспирация инородного тела у детей: анализ диагностических критериев и точное время бронхоскопии. Педиатр Emerg Care. 2011 августа; 27 (8): 723-6. [PubMed: 21811195]
- 7.
- Katrancıoğlu Ö, ahin E, Karadayı Ş, Kaptanolu M. Трахеобронхиальные инородные тела никогда не были такими странными! Турок Гогус Калп Дамар Черрахиси Дерг. 2018 Апрель; 26 (2): 260-264. [Бесплатная статья PMC: PMC7024136] [PubMed: 32082743]
- 8.
- Стин К.Х., Циммерманн Т. Трахеобронхиальная аспирация инородных тел у детей: исследование 94 случаев.Ларингоскоп. 1990 Май; 100 (5): 525-30. [PubMed: 2329912]
- 9.
- Рамос-Росси Дж., Кантрес О., Торрес А., Казаль Дж., Отеро Й, Арзон-Ньевес Дж., Родригес-Синтрон В. Гибкое бронхоскопическое удаление 3 посторонних предметов. Fed Pract. 2018 сентябрь; 35 (9): 24-26. [Бесплатная статья PMC: PMC6366794] [PubMed: 30766383]
- 10.
- Cheng J, Liu B., Farjat AE, Routh J. Национальные оценки инородных тел в дыхательных путях у детей в США, 2000–2009 гг. Clin Otolaryngol. 2019 Май; 44 (3): 235-239.[Бесплатная статья PMC: PMC6488414] [PubMed: 30450702]
Инородные тела в дыхательных путях — StatPearls
Непрерывное обучение
Аспирация инородных тел является четвертой по значимости причиной смерти среди детей дошкольного и младшего возраста и составляет значительное количество Посещение отделений неотложной помощи в США и по всему миру. В этом мероприятии рассматривается оценка и лечение инородных тел в дыхательных путях, а также подчеркивается роль межпрофессиональной группы в распознавании и лечении инородных тел в дыхательных путях.
Цели:
Обзор патофизиологической основы инородных тел в дыхательных путях.
Обрисуйте ожидаемый анамнез и физические данные пациента с инородным телом в дыхательных путях.
Обобщите доступные варианты лечения инородных тел в дыхательных путях.
Опишите необходимость межпрофессионального группового подхода к уходу за пациентом с инородным телом в дыхательных путях.
Введение
Представления об аспирации инородного тела в отделениях неотложной помощи сильно различаются и могут страдать от неправильного или позднего диагноза. Факторы, влияющие на остроту проблемы, включают в себя объект, для которого выполняется аспирация, местоположение аспирированного объекта, было ли событие засвидетельствовано, возраст пациента, а также временные рамки, в которые проводилась аспирация. Острое поражение верхних дыхательных путей может проявляться классическими симптомами удушья, включая значительный респираторный дистресс, в то время как более дистальная обструкция может проявляться хроническим легким свистящим дыханием, кашлем, жалобой на дискомфорт или общей одышкой и может имитировать астму или другие менее острые заболевания. респираторные заболевания.
Аспирация инородного тела является четвертой по значимости причиной смерти у детей дошкольного и младшего возраста [1]. На его долю приходится значительное количество обращений в отделения неотложной помощи в США. Таким образом, это основная проблема как для профилактики, так и для общественного здравоохранения, а также для критического признания и лечения. Комиссия по безопасности потребительских товаров наложила ограничения на предметы, которые могут представлять опасность удушья, а в 1973 году федеральное постановление 15 CFR 1501 ввело приспособление для испытаний мелких деталей, которое обеспечивает измерения для игрушек, предназначенных для детей в возрасте трех лет и младше.[2]
Хотя несколько федеральных руководств были реализованы для уменьшения удушья у маленьких детей, включая маркировку упаковки с предупреждениями о мелких деталях и предупреждениями на телевидении и в интернет-рекламе, чтобы информировать общественность об опасности удушья игрушками. В Соединенных Штатах не существует правил в отношении продуктов питания с потенциальным риском удушья, хотя многие стремления относятся к органическим пищевым материалам. Арахис, семена и фрукты округлой формы являются наиболее часто потребляемой с придыханием пищей у детей, в то время как хот-доги и конфеты являются причиной большинства смертей от удушья.[3] Государственное образование родителей, няни, учителей и опекунов остается важным фактором в предотвращении аспирации инородных тел в дыхательных путях. Новое начало свистящего дыхания, кашля, слюнотечения, изменения голоса или позирования должно предупредить практикующих и родителей о возможности аспирации инородного тела, даже если само событие осталось незамеченным.
Этиология
При аспирации инородного тела в гортань или проксимальный отдел трахеи всегда существует вероятность респираторного нарушения или дальнейшего вдыхания в дистальные дыхательные пути, вызывая подострые симптомы, включая одышку, хрипы или кашель.Любой предмет, который можно поместить в рот, потенциально может быть аспирирован. Это вызывает особую озабоченность у младенцев и детей младшего возраста, которые исследуют окружающую среду и взаимодействуют с ней, кладя предметы в рот; родительская бдительность в отношении того, какие предметы доступны ребенку без присмотра, имеет первостепенное значение. Точно так же координация глотания у младенцев и маленьких детей еще не полностью развита, и есть склонность вдыхать или вдыхать пищу во время еды. Арахис — наиболее часто употребляемый в пищу объект на западе, причем наибольшую смертность вызывают хот-доги.У детей мужского пола вероятность аспирации выше, чем у девочек [3]. Еда или другие предметы гладкой круглой формы представляют наибольший риск аспирации (орехи, бобы, виноград, сосиски / сосиски и т. что-то более угловатое, которое легче жевать и глотать (например, разрезая виноград на четвертинки).
Эпидемиология
Дети, мужчины чаще, чем женщины, а также люди с задержкой в развитии, более склонны к аспирации инородных тел, хотя пожилые люди также подвержены риску.На западе пищевые объекты чаще всего аспирируются, причем чаще всего аспирируют арахис, за ним следуют хот-доги и леденцы. Помимо еды, часто всасываются другие гладкие и круглые предметы, такие как мраморные и резиновые шарики. Отсутствие коренных зубов для пережевывания пищи также является фактором, способствующим у детей. [3]
Статистические данные в основном получены в результате одноцентровых исследований. Только недавно были собраны более крупные когорты и общенациональный анализ для анализа более широких данных [7]. Эти исследования оценивают частоту обструкции дыхательных путей инородным телом (FBAO) как 0.66 на сто тысяч. [8] В США семнадцать тысяч обращений за неотложной помощью у детей до 14 лет были связаны с вдыханием инородных тел в 2000 г. [9] Аспирация инородного тела является причиной номер один случайных младенческих смертей и четвертой по частоте причиной смерти среди детей дошкольного возраста в возрасте до пяти лет [10].
Инородные тела в дыхательных путях имеют уникальную демографию; 80% случаев приходится на возраст младше трех лет, причем пиковая частота приходится на возрастную группу от одного до двух лет.[11] В ретроспективной серии случаев из 81 случая, Asif et al . сообщалось, что у детей младше пяти лет аспирировано 77,8% инородных тел, 16% — дети от пяти до пятнадцати лет и 6,2% — дети старше пятнадцати лет. Аналогичным образом, Рейли и др. . особо выделенные дети в возрасте четырех лет и младше более уязвимы для вдыхания инородных тел, поскольку ими движет оральное обследование с использованием рта без коренных зубов и отсутствия хорошо скоординированного глотательного рефлекса. [12]
Патофизиология
Полная непроходимость голосовой щели или трахеальных дыхательных путей приведет к слышимому и видимому немедленному удушению, респираторному дистрессу, цианозу и смерти, если быстро не лечить.Полная обструкция главного бронха или промежуточного бронха может со временем привести к дистальной инфекции, но может быть неожиданно бессимптомной в случае обструкции главного бронха. Частичная обструкция может привести к воспалению местных тканей с различной степенью одышки, SOB, хрипом, кашлем или другими симптомами в зависимости от структуры дыхательных путей. Как правило, чем проксимальнее дыхательные пути, тем более тяжелыми, быстрыми и очевидными будут симптомы. Еда может вызывать больше воспалительных эффектов, чем металлические или пластиковые предметы, поскольку они являются органическими и могут набухать, что приводит к постоянной более серьезной закупорке.[3] Лекарства, такие как таблетки железа, привели к стенозу дистальных отделов дыхательных путей и серьезному воспалению дыхательных путей. [4]
Анамнез и физикальное состояние
Анамнез аспирации или подозрения на аспирацию часто бывает достаточным, чтобы гарантировать полное обследование, включая жесткую бронхоскопию.
Стремление может проявляться по-разному. Острая обструкция крупных дыхательных путей проявляется серьезным явным клиническим расстройством, стридором, признаками удушья и слюнотечением. Такие пациенты не должны чрезмерно волноваться врачами или другим персоналом, и их следует срочно доставить в операционную для формального обследования дыхательных путей с жесткой бронхоскопией и подготовкой к экстренной трахеостомии.Избегайте инструментальной обработки дыхательных путей с помощью ротовой полости или эндоскопов в отделении неотложной помощи. Даже если у такого пациента не обнаружено инородное тело, у него респираторный дистресс с неизвестной нестабильной проходимостью дыхательных путей, и его следует дополнительно обследовать в самых безопасных условиях: в операционной.
Хроническая одышка может быть связана с аспирацией инородного тела, особенно у детей и людей с задержкой развития, которые не могут четко сформулировать событие.Более вероятно, что это будет в более мелких и дистальных отделах дыхательных путей, и симптомы могут относиться либо к полной окклюзии конечного бронха и развитию пневмонии, либо к частичной обструкции, приводящей к хрипу, кашлю, стридору и прогрессирующим симптомам по мере того, как окружающий респираторный эпителий становится более реактивный и отечный. Пациент может несколько недель кашлять, одышка или даже жаловаться на дискомфорт в груди. У таких пациентов могут появиться недели или месяцы позже, а исходное событие аспирации могло быть неизвестно или забыто пациентами и семьями.
Анатомия дыхательных путей у детей отличается от анатомии взрослых. Самая узкая часть дыхательных путей у детей — перстневидная кость, а у взрослых — голосовая щель. Таким образом, частицы могут быть достаточно большими, чтобы улететь через голосовые связки (голосовую щель) у детей только для того, чтобы застрять в подсвязке в области перстневидного рубца с потенциально разрушительным эффектом.
При рассмотрении аспирации посторонних предметов у детей наблюдается небольшое преобладание аспирации в правый главный стволовый бронх, но эта склонность увеличивается с возрастом из-за более вертикальной ориентации правого главного ствола у взрослых, которая параллельна ориентации трахеи — она становится наиболее зависимая и прямая часть дыхательных путей взрослого.
Медицинский осмотр может показать положение штатива, слюнотечение, стридор или свистящее дыхание при большой обструкции дыхательных путей, как описано выше. Анамнез может указывать на аспирацию даже за несколько недель до этого в случае аспирации небольших дыхательных путей, и симптомы могут быть более расплывчатыми и незаметными, включая очаговое свистящее дыхание или симптомы астматического типа. Пациенты с такими симптомами нуждаются в формальном обследовании дыхательных путей с помощью бронхоскопии, если они не реагируют на соответствующий курс лечения инфекционных причин и реактивного заболевания дыхательных путей.[3]
Оценка
Как указывалось выше, если пациент в крайнем возрасте или отказывается сотрудничать с маленьким ребенком, не создавайте изображения или иным образом не усугубляйте его. Немедленно отправляйтесь в операционную для контролируемого обследования дыхательных путей под анестезией с использованием материалов для жесткой бронхоскопии и экстренной трахеостомии.
Если пациент стабилен и готов к сотрудничеству, обследование можно начать с рентгеновского снимка грудной клетки, PA и боковых инспираторно-экспираторных снимков. Одностороннее расширение с уплощением диафрагмы на пораженной стороне с отталкиванием средостения будет указывать на обструкцию на этой стороне.Улавливание воздуха также может быть продемонстрировано на инспираторно-экспираторных пленках, указывающих на эффект шарового клапана из-за преграды инородным телом. Если инородное тело рентгеноконтрастно, они также могут идентифицировать и локализовать объект. Получите внутривенный доступ с анализом крови, включая общий анализ крови и электролиты, для подготовки к возможному общему наркозу. Обычный газ венозной крови малопригоден, и его следует избегать. Если пациент стабилен и готов к сотрудничеству, обследование головы и шеи с гибкой ларингоскопией или без нее может выявить другие имитирующие состояния, такие как тонзиллит или перитонзиллярный абсцесс, которые затем могут быть устранены.При аускультации в первичных полях легких можно выявить хрипы или очаговые консолидации в сочетании с перкуссией и оценкой тактильной фермитуса. Компьютерную томографию следует использовать только для наиболее стабильных и комфортных пациентов, у которых инородное тело не подлежит дифференциальной диагностике. Экстренная ситуация с дыхательными путями в рентгенологическом кабинете ведет к высокой смертности. [5]
Лечение / управление
При активной обструкции верхних дыхательных путей первостепенное значение имеет контроль проходимости дыхательных путей. ЗАПРЕЩАЕТСЯ слепо подметать дыхательные пути, выполнять прямую визуализацию дыхательных путей с помощью каких-либо оральных инструментов или лезвий для языка и не пытаться извлекать их с помощью щипцов Magill, если только пациент не взрослый, бодрствующий, настороженный, согласный на процедуру и не испытывающий какого-либо дискомфорта.У большинства пациентов VAST такие маневры лучше выполнять в операционной в более контролируемых условиях. Может потребоваться интубация после обструкции или принудительная закупорка одного из главных бронхов, и эти маневры лучше всего обнаруживаются как необходимые и гораздо более успешно выполняются в полностью оборудованной операционной, а не в отделении неотложной помощи.
Неотложная крикотиреоидотомия может быть показана, если нет другого способа вентиляции пациента, и у него остановка дыхания.
При возможной обструкции нижних дыхательных путей всегда важны подробный анамнез и физический осмотр, особенно в отношении любого времени, когда ребенок находится без присмотра с небольшими предметами, засвидетельствованной аспирации или удушья, а также нового начала кашля или других респираторных симптомов, которые не могут быть иначе объяснено. Если пациент прошел лечение и симптомы не исчезли, требуется формальное интервенционное обследование дыхательных путей. Окончательным лечением является ригидная бронхоскопия, а в некоторых центрах ригидная бронхоскопия будет выполняться только на основании анамнеза или подозрений, поскольку до 15% аспираций имеют нормальный физический осмотр и визуализацию.[1]
Окончательное лечение известного рентгеноконтрастного или предполагаемого рентгенопрозрачного инородного тела — это жесткая бронхоскопия под общим наркозом. Если объект был аспирирован остро, тогда достаточно рекомендаций по извлечению и нормальному послеоперационному лечению, которые могут включать пероральные или ингаляционные кортикостероиды. Если были клинические признаки инфекции, тогда можно начать лечение антибиотиками при постобструктивной инфекции. [6]
Дифференциальный диагноз
Заболевания, клинические проявления которых могут быть аналогичны аспирации инородных тел, включают астму, пневмонию, туберкулез, эпиглоттит, заглоточный абсцесс, перитонзиллярный абсцесс, поствирусный перикардит или плеврит и бронхиолит.Травматические повреждения с локализованным повреждением легких, дыхательных путей или даже диафрагмы могут проявляться аналогично аспирации инородного тела. Из этого списка видно, что разница очень велика из-за множества жалоб, а их широта — серьезность. Это одна из проблем диагностики инородных тел в дыхательных путях (особенно в педиатрических или других некоммуникативных группах) [7].
Прогноз
У детей с аспирацией инородного тела прогноз хороший, если его удалить на ранней стадии и без осложнений.У большинства пациентов, обратившихся в отделение неотложной помощи после аспирации инородного тела, исход хороший. Острая аспирация более крупного объекта, блокирующего трахею или проксимальные дыхательные пути, может иметь очень тяжелые последствия. В исследовании 94 детей, которые поступили через три дня после аспирации, все полностью выздоровели от любых осложнений, за исключением одного, который умер от дыхательной недостаточности [8].
Осложнения
Во время лечения частота осложнений раннего вмешательства по поводу аспирированного инородного тела составляет примерно 25%, и подавляющее большинство из них являются легкими.Позднее вмешательство приводит к более серьезным осложнениям, таким как гипоксия или аноксическое повреждение головного мозга (особенно с обструкцией трахеи или главного бронха), повреждение бронхов, стеноз дыхательных путей, образование абсцесса, пневмоторакс. Они тоже редки, но значительны. Если не считать прискорбного (очень небольшого) меньшинства случаев, которые закончатся смертью от респираторной недостаточности, дети, скорее всего, выздоровеют после лечения этих отсроченных осложнений. [8]
Сдерживание и обучение пациентов
Комиссия по безопасности потребительских товаров
Федеральные правила упаковки и предупреждений
Просвещение родителей и других лиц, которые могут контролировать детей относительно рисков, связанных с твердыми круглыми продуктами питания — наблюдать и поощрять медленное пережевывание пищи для обеспечения безопасных привычек питания и присмотра за едой и закусками для детей младшего возраста
Жемчуг и другие проблемы
Арахис является наиболее распространенным продуктом с придыханием, за которым чаще всего следуют такие предметы, как мрамор и маленькие резиновые шарики
Хот-доги и леденцы являются наиболее распространенными продуктами питания, а латексные шары — наиболее распространенными непродовольственными предметами, вызывающими фатальную аспирацию
Быстрая диагностика и поиск приводят к лучшим результатам у этих пациентов
Менее вероятно иметь обструкцию верхних дыхательных путей (гортани или трахеи), чем нижних, однако э., при обструкции верхних дыхательных путей необходим экстренный контроль дыхательных путей из-за возможности полного нарушения дыхания
Обструкция нижних дыхательных путей требует хорошего анамнеза и физического состояния, особенно у детей и лиц с задержкой развития, а также подозрения на аспирацию инородного тела — инспираторно-экспираторная грудная клетка рентген, предоперационная лабораторная работа, консультация отоларинголога и антибиотики в зависимости от клинической картины и сроков
- Окончательное лечение известного рентгеноконтрастного или предполагаемого рентгеноконтрастного инородного тела — это жесткая бронхоскопия под анестезией.
Если объект был аспирирован в острой форме, тогда достаточно его извлечения и обычных рекомендаций после операции
Если есть клинические признаки инфекции, можно начать лечение антибиотиками при постобструктивной инфекции
Улучшение результатов команды здравоохранения
Аспирация инородного тела часто создает диагностическую дилемму. У таких пациентов могут проявляться неспецифические признаки и симптомы, такие как кашель, одышка без истории болезни или диагностированных проблем со здоровьем, неясное начало и неопределенный дискомфорт.Причина этих жалоб может быть связана с инфекционной, аллергической, травматической, реактивной или инородной этиологией. Хотя физикальное обследование может показать, что у пациента есть очаговое обнаружение легких, причина, скорее всего, будет коррелировать с историей возможной аспирации.
Хотя пульмонолог почти всегда занимается лечением пациентов с аспирацией инородного тела, важно проконсультироваться с межпрофессиональной группой специалистов, в которую входят отоларинголог и, возможно, кардиоторакальный хирург, в зависимости от предполагаемого места аспирации. инородное тело.Медсестры также являются важными членами межпрофессиональной группы, поскольку они будут следить за жизненными показателями пациента, помогать с членами семьи и сохранять спокойствие пациентов и членов семьи. В послеоперационном периоде при болях, возможном инфицировании и возможном поражении дыхательных путей; фармацевт может убедиться, что пациент принимает правильные анальгетики, бронходилататоры и соответствующие антибиотики. Радиолог также играет решающую роль в установлении причины. Без надлежащего анамнеза радиолог может не знать, что искать или какие дополнительные рентгенологические исследования могут потребоваться.
Результаты аспирации инородного тела обычно хорошие. Однако для оптимизации результатов рекомендуется быстрое признание индивидуальных ролей межпрофессиональной группы специалистов. [9] [10]
Рисунок
Аспирация инородного тела. Изображение любезно предоставлено S Bhimji MD
Ссылки
- 1.
- Tsang JE, Sun J, Ooi GC, Tsang KW. Эндобронхиальное инородное тело, проявляющееся как обострение астмы. Case Rep Emerg Med. 2017; 2017: 6863083. [Бесплатная статья PMC: PMC5745678] [PubMed: 29387495]
- 2.
- Милкович Н.М., Милкович С.М., Харти М.П., Кечкемети Х.Х., Бридделл Дж. В., Леви Дж. Р., Рейли Дж. С.. Компьютерный томографический анализ детей раннего возраста для предотвращения аспирационных травм. Ларингоскоп. 2019 июн; 129 (6): 1468-1476. [PubMed: 30284274]
- 3.
- Салих AM, Алфаки М, Алам-Эльхуда DM. Инородные тела в дыхательных путях: критический обзор общей педиатрической помощи. Мир J Emerg Med. 2016; 7 (1): 5-12. [Бесплатная статья PMC: PMC4786499] [PubMed: 27006731]
- 4.
- Lim SY, Sohn SB, Lee JM, Lee JA, Chung S, Kim J, Choi J, Kim S, Yoo AY, Roh JA, Park H , Ким В.С., Сим Дж. К., Шим Дж. Дж., Мин К. Х.Тяжелое эндобронхиальное воспаление, вызванное аспирацией таблетки сульфата железа. Tuberc Respir Dis (Сеул). 2016 Янв; 79 (1): 37-41. [Бесплатная статья PMC: PMC4701792] [PubMed: 26770233]
- 5.
- Halwai O, Bihani A, Sharma A, Dabholkar J. Изучение клинических проявлений и осложнений инородного тела в бронхах — собственный опыт. Отоларингол Pol. 2015; 69 (1): 22-8. [PubMed: 25753164]
- 6.
- Ezer SS, Oguzkurt P, Ince E, Temiz A, alıskan E, Hicsonmez A.Аспирация инородного тела у детей: анализ диагностических критериев и точное время бронхоскопии. Педиатр Emerg Care. 2011 августа; 27 (8): 723-6. [PubMed: 21811195]
- 7.
- Katrancıoğlu Ö, ahin E, Karadayı Ş, Kaptanolu M. Трахеобронхиальные инородные тела никогда не были такими странными! Турок Гогус Калп Дамар Черрахиси Дерг. 2018 Апрель; 26 (2): 260-264. [Бесплатная статья PMC: PMC7024136] [PubMed: 32082743]
- 8.
- Стин К.Х., Циммерманн Т. Трахеобронхиальная аспирация инородных тел у детей: исследование 94 случаев.Ларингоскоп. 1990 Май; 100 (5): 525-30. [PubMed: 2329912]
- 9.
- Рамос-Росси Дж., Кантрес О., Торрес А., Казаль Дж., Отеро Й, Арзон-Ньевес Дж., Родригес-Синтрон В. Гибкое бронхоскопическое удаление 3 посторонних предметов. Fed Pract. 2018 сентябрь; 35 (9): 24-26. [Бесплатная статья PMC: PMC6366794] [PubMed: 30766383]
- 10.
- Cheng J, Liu B., Farjat AE, Routh J. Национальные оценки инородных тел в дыхательных путях у детей в США, 2000–2009 гг. Clin Otolaryngol. 2019 Май; 44 (3): 235-239.[Бесплатная статья PMC: PMC6488414] [PubMed: 30450702]
Инородные тела в дыхательных путях — StatPearls
Непрерывное обучение
Аспирация инородных тел является четвертой по значимости причиной смерти среди детей дошкольного и младшего возраста и составляет значительное количество Посещение отделений неотложной помощи в США и по всему миру. В этом мероприятии рассматривается оценка и лечение инородных тел в дыхательных путях, а также подчеркивается роль межпрофессиональной группы в распознавании и лечении инородных тел в дыхательных путях.
Цели:
Обзор патофизиологической основы инородных тел в дыхательных путях.
Обрисуйте ожидаемый анамнез и физические данные пациента с инородным телом в дыхательных путях.
Обобщите доступные варианты лечения инородных тел в дыхательных путях.
Опишите необходимость межпрофессионального группового подхода к уходу за пациентом с инородным телом в дыхательных путях.
Введение
Представления об аспирации инородного тела в отделениях неотложной помощи сильно различаются и могут страдать от неправильного или позднего диагноза. Факторы, влияющие на остроту проблемы, включают в себя объект, для которого выполняется аспирация, местоположение аспирированного объекта, было ли событие засвидетельствовано, возраст пациента, а также временные рамки, в которые проводилась аспирация. Острое поражение верхних дыхательных путей может проявляться классическими симптомами удушья, включая значительный респираторный дистресс, в то время как более дистальная обструкция может проявляться хроническим легким свистящим дыханием, кашлем, жалобой на дискомфорт или общей одышкой и может имитировать астму или другие менее острые заболевания. респираторные заболевания.
Аспирация инородного тела является четвертой по значимости причиной смерти у детей дошкольного и младшего возраста [1]. На его долю приходится значительное количество обращений в отделения неотложной помощи в США. Таким образом, это основная проблема как для профилактики, так и для общественного здравоохранения, а также для критического признания и лечения. Комиссия по безопасности потребительских товаров наложила ограничения на предметы, которые могут представлять опасность удушья, а в 1973 году федеральное постановление 15 CFR 1501 ввело приспособление для испытаний мелких деталей, которое обеспечивает измерения для игрушек, предназначенных для детей в возрасте трех лет и младше.[2]
Хотя несколько федеральных руководств были реализованы для уменьшения удушья у маленьких детей, включая маркировку упаковки с предупреждениями о мелких деталях и предупреждениями на телевидении и в интернет-рекламе, чтобы информировать общественность об опасности удушья игрушками. В Соединенных Штатах не существует правил в отношении продуктов питания с потенциальным риском удушья, хотя многие стремления относятся к органическим пищевым материалам. Арахис, семена и фрукты округлой формы являются наиболее часто потребляемой с придыханием пищей у детей, в то время как хот-доги и конфеты являются причиной большинства смертей от удушья.[3] Государственное образование родителей, няни, учителей и опекунов остается важным фактором в предотвращении аспирации инородных тел в дыхательных путях. Новое начало свистящего дыхания, кашля, слюнотечения, изменения голоса или позирования должно предупредить практикующих и родителей о возможности аспирации инородного тела, даже если само событие осталось незамеченным.
Этиология
При аспирации инородного тела в гортань или проксимальный отдел трахеи всегда существует вероятность респираторного нарушения или дальнейшего вдыхания в дистальные дыхательные пути, вызывая подострые симптомы, включая одышку, хрипы или кашель.Любой предмет, который можно поместить в рот, потенциально может быть аспирирован. Это вызывает особую озабоченность у младенцев и детей младшего возраста, которые исследуют окружающую среду и взаимодействуют с ней, кладя предметы в рот; родительская бдительность в отношении того, какие предметы доступны ребенку без присмотра, имеет первостепенное значение. Точно так же координация глотания у младенцев и маленьких детей еще не полностью развита, и есть склонность вдыхать или вдыхать пищу во время еды. Арахис — наиболее часто употребляемый в пищу объект на западе, причем наибольшую смертность вызывают хот-доги.У детей мужского пола вероятность аспирации выше, чем у девочек [3]. Еда или другие предметы гладкой круглой формы представляют наибольший риск аспирации (орехи, бобы, виноград, сосиски / сосиски и т. что-то более угловатое, которое легче жевать и глотать (например, разрезая виноград на четвертинки).
Эпидемиология
Дети, мужчины чаще, чем женщины, а также люди с задержкой в развитии, более склонны к аспирации инородных тел, хотя пожилые люди также подвержены риску.На западе пищевые объекты чаще всего аспирируются, причем чаще всего аспирируют арахис, за ним следуют хот-доги и леденцы. Помимо еды, часто всасываются другие гладкие и круглые предметы, такие как мраморные и резиновые шарики. Отсутствие коренных зубов для пережевывания пищи также является фактором, способствующим у детей. [3]
Статистические данные в основном получены в результате одноцентровых исследований. Только недавно были собраны более крупные когорты и общенациональный анализ для анализа более широких данных [7]. Эти исследования оценивают частоту обструкции дыхательных путей инородным телом (FBAO) как 0.66 на сто тысяч. [8] В США семнадцать тысяч обращений за неотложной помощью у детей до 14 лет были связаны с вдыханием инородных тел в 2000 г. [9] Аспирация инородного тела является причиной номер один случайных младенческих смертей и четвертой по частоте причиной смерти среди детей дошкольного возраста в возрасте до пяти лет [10].
Инородные тела в дыхательных путях имеют уникальную демографию; 80% случаев приходится на возраст младше трех лет, причем пиковая частота приходится на возрастную группу от одного до двух лет.[11] В ретроспективной серии случаев из 81 случая, Asif et al . сообщалось, что у детей младше пяти лет аспирировано 77,8% инородных тел, 16% — дети от пяти до пятнадцати лет и 6,2% — дети старше пятнадцати лет. Аналогичным образом, Рейли и др. . особо выделенные дети в возрасте четырех лет и младше более уязвимы для вдыхания инородных тел, поскольку ими движет оральное обследование с использованием рта без коренных зубов и отсутствия хорошо скоординированного глотательного рефлекса. [12]
Патофизиология
Полная непроходимость голосовой щели или трахеальных дыхательных путей приведет к слышимому и видимому немедленному удушению, респираторному дистрессу, цианозу и смерти, если быстро не лечить.Полная обструкция главного бронха или промежуточного бронха может со временем привести к дистальной инфекции, но может быть неожиданно бессимптомной в случае обструкции главного бронха. Частичная обструкция может привести к воспалению местных тканей с различной степенью одышки, SOB, хрипом, кашлем или другими симптомами в зависимости от структуры дыхательных путей. Как правило, чем проксимальнее дыхательные пути, тем более тяжелыми, быстрыми и очевидными будут симптомы. Еда может вызывать больше воспалительных эффектов, чем металлические или пластиковые предметы, поскольку они являются органическими и могут набухать, что приводит к постоянной более серьезной закупорке.[3] Лекарства, такие как таблетки железа, привели к стенозу дистальных отделов дыхательных путей и серьезному воспалению дыхательных путей. [4]
Анамнез и физикальное состояние
Анамнез аспирации или подозрения на аспирацию часто бывает достаточным, чтобы гарантировать полное обследование, включая жесткую бронхоскопию.
Стремление может проявляться по-разному. Острая обструкция крупных дыхательных путей проявляется серьезным явным клиническим расстройством, стридором, признаками удушья и слюнотечением. Такие пациенты не должны чрезмерно волноваться врачами или другим персоналом, и их следует срочно доставить в операционную для формального обследования дыхательных путей с жесткой бронхоскопией и подготовкой к экстренной трахеостомии.Избегайте инструментальной обработки дыхательных путей с помощью ротовой полости или эндоскопов в отделении неотложной помощи. Даже если у такого пациента не обнаружено инородное тело, у него респираторный дистресс с неизвестной нестабильной проходимостью дыхательных путей, и его следует дополнительно обследовать в самых безопасных условиях: в операционной.
Хроническая одышка может быть связана с аспирацией инородного тела, особенно у детей и людей с задержкой развития, которые не могут четко сформулировать событие.Более вероятно, что это будет в более мелких и дистальных отделах дыхательных путей, и симптомы могут относиться либо к полной окклюзии конечного бронха и развитию пневмонии, либо к частичной обструкции, приводящей к хрипу, кашлю, стридору и прогрессирующим симптомам по мере того, как окружающий респираторный эпителий становится более реактивный и отечный. Пациент может несколько недель кашлять, одышка или даже жаловаться на дискомфорт в груди. У таких пациентов могут появиться недели или месяцы позже, а исходное событие аспирации могло быть неизвестно или забыто пациентами и семьями.
Анатомия дыхательных путей у детей отличается от анатомии взрослых. Самая узкая часть дыхательных путей у детей — перстневидная кость, а у взрослых — голосовая щель. Таким образом, частицы могут быть достаточно большими, чтобы улететь через голосовые связки (голосовую щель) у детей только для того, чтобы застрять в подсвязке в области перстневидного рубца с потенциально разрушительным эффектом.
При рассмотрении аспирации посторонних предметов у детей наблюдается небольшое преобладание аспирации в правый главный стволовый бронх, но эта склонность увеличивается с возрастом из-за более вертикальной ориентации правого главного ствола у взрослых, которая параллельна ориентации трахеи — она становится наиболее зависимая и прямая часть дыхательных путей взрослого.
Медицинский осмотр может показать положение штатива, слюнотечение, стридор или свистящее дыхание при большой обструкции дыхательных путей, как описано выше. Анамнез может указывать на аспирацию даже за несколько недель до этого в случае аспирации небольших дыхательных путей, и симптомы могут быть более расплывчатыми и незаметными, включая очаговое свистящее дыхание или симптомы астматического типа. Пациенты с такими симптомами нуждаются в формальном обследовании дыхательных путей с помощью бронхоскопии, если они не реагируют на соответствующий курс лечения инфекционных причин и реактивного заболевания дыхательных путей.[3]
Оценка
Как указывалось выше, если пациент в крайнем возрасте или отказывается сотрудничать с маленьким ребенком, не создавайте изображения или иным образом не усугубляйте его. Немедленно отправляйтесь в операционную для контролируемого обследования дыхательных путей под анестезией с использованием материалов для жесткой бронхоскопии и экстренной трахеостомии.
Если пациент стабилен и готов к сотрудничеству, обследование можно начать с рентгеновского снимка грудной клетки, PA и боковых инспираторно-экспираторных снимков. Одностороннее расширение с уплощением диафрагмы на пораженной стороне с отталкиванием средостения будет указывать на обструкцию на этой стороне.Улавливание воздуха также может быть продемонстрировано на инспираторно-экспираторных пленках, указывающих на эффект шарового клапана из-за преграды инородным телом. Если инородное тело рентгеноконтрастно, они также могут идентифицировать и локализовать объект. Получите внутривенный доступ с анализом крови, включая общий анализ крови и электролиты, для подготовки к возможному общему наркозу. Обычный газ венозной крови малопригоден, и его следует избегать. Если пациент стабилен и готов к сотрудничеству, обследование головы и шеи с гибкой ларингоскопией или без нее может выявить другие имитирующие состояния, такие как тонзиллит или перитонзиллярный абсцесс, которые затем могут быть устранены.При аускультации в первичных полях легких можно выявить хрипы или очаговые консолидации в сочетании с перкуссией и оценкой тактильной фермитуса. Компьютерную томографию следует использовать только для наиболее стабильных и комфортных пациентов, у которых инородное тело не подлежит дифференциальной диагностике. Экстренная ситуация с дыхательными путями в рентгенологическом кабинете ведет к высокой смертности. [5]
Лечение / управление
При активной обструкции верхних дыхательных путей первостепенное значение имеет контроль проходимости дыхательных путей. ЗАПРЕЩАЕТСЯ слепо подметать дыхательные пути, выполнять прямую визуализацию дыхательных путей с помощью каких-либо оральных инструментов или лезвий для языка и не пытаться извлекать их с помощью щипцов Magill, если только пациент не взрослый, бодрствующий, настороженный, согласный на процедуру и не испытывающий какого-либо дискомфорта.У большинства пациентов VAST такие маневры лучше выполнять в операционной в более контролируемых условиях. Может потребоваться интубация после обструкции или принудительная закупорка одного из главных бронхов, и эти маневры лучше всего обнаруживаются как необходимые и гораздо более успешно выполняются в полностью оборудованной операционной, а не в отделении неотложной помощи.
Неотложная крикотиреоидотомия может быть показана, если нет другого способа вентиляции пациента, и у него остановка дыхания.
При возможной обструкции нижних дыхательных путей всегда важны подробный анамнез и физический осмотр, особенно в отношении любого времени, когда ребенок находится без присмотра с небольшими предметами, засвидетельствованной аспирации или удушья, а также нового начала кашля или других респираторных симптомов, которые не могут быть иначе объяснено. Если пациент прошел лечение и симптомы не исчезли, требуется формальное интервенционное обследование дыхательных путей. Окончательным лечением является ригидная бронхоскопия, а в некоторых центрах ригидная бронхоскопия будет выполняться только на основании анамнеза или подозрений, поскольку до 15% аспираций имеют нормальный физический осмотр и визуализацию.[1]
Окончательное лечение известного рентгеноконтрастного или предполагаемого рентгенопрозрачного инородного тела — это жесткая бронхоскопия под общим наркозом. Если объект был аспирирован остро, тогда достаточно рекомендаций по извлечению и нормальному послеоперационному лечению, которые могут включать пероральные или ингаляционные кортикостероиды. Если были клинические признаки инфекции, тогда можно начать лечение антибиотиками при постобструктивной инфекции. [6]
Дифференциальный диагноз
Заболевания, клинические проявления которых могут быть аналогичны аспирации инородных тел, включают астму, пневмонию, туберкулез, эпиглоттит, заглоточный абсцесс, перитонзиллярный абсцесс, поствирусный перикардит или плеврит и бронхиолит.Травматические повреждения с локализованным повреждением легких, дыхательных путей или даже диафрагмы могут проявляться аналогично аспирации инородного тела. Из этого списка видно, что разница очень велика из-за множества жалоб, а их широта — серьезность. Это одна из проблем диагностики инородных тел в дыхательных путях (особенно в педиатрических или других некоммуникативных группах) [7].
Прогноз
У детей с аспирацией инородного тела прогноз хороший, если его удалить на ранней стадии и без осложнений.У большинства пациентов, обратившихся в отделение неотложной помощи после аспирации инородного тела, исход хороший. Острая аспирация более крупного объекта, блокирующего трахею или проксимальные дыхательные пути, может иметь очень тяжелые последствия. В исследовании 94 детей, которые поступили через три дня после аспирации, все полностью выздоровели от любых осложнений, за исключением одного, который умер от дыхательной недостаточности [8].
Осложнения
Во время лечения частота осложнений раннего вмешательства по поводу аспирированного инородного тела составляет примерно 25%, и подавляющее большинство из них являются легкими.Позднее вмешательство приводит к более серьезным осложнениям, таким как гипоксия или аноксическое повреждение головного мозга (особенно с обструкцией трахеи или главного бронха), повреждение бронхов, стеноз дыхательных путей, образование абсцесса, пневмоторакс. Они тоже редки, но значительны. Если не считать прискорбного (очень небольшого) меньшинства случаев, которые закончатся смертью от респираторной недостаточности, дети, скорее всего, выздоровеют после лечения этих отсроченных осложнений. [8]
Сдерживание и обучение пациентов
Комиссия по безопасности потребительских товаров
Федеральные правила упаковки и предупреждений
Просвещение родителей и других лиц, которые могут контролировать детей относительно рисков, связанных с твердыми круглыми продуктами питания — наблюдать и поощрять медленное пережевывание пищи для обеспечения безопасных привычек питания и присмотра за едой и закусками для детей младшего возраста
Жемчуг и другие проблемы
Арахис является наиболее распространенным продуктом с придыханием, за которым чаще всего следуют такие предметы, как мрамор и маленькие резиновые шарики
Хот-доги и леденцы являются наиболее распространенными продуктами питания, а латексные шары — наиболее распространенными непродовольственными предметами, вызывающими фатальную аспирацию
Быстрая диагностика и поиск приводят к лучшим результатам у этих пациентов
Менее вероятно иметь обструкцию верхних дыхательных путей (гортани или трахеи), чем нижних, однако э., при обструкции верхних дыхательных путей необходим экстренный контроль дыхательных путей из-за возможности полного нарушения дыхания
Обструкция нижних дыхательных путей требует хорошего анамнеза и физического состояния, особенно у детей и лиц с задержкой развития, а также подозрения на аспирацию инородного тела — инспираторно-экспираторная грудная клетка рентген, предоперационная лабораторная работа, консультация отоларинголога и антибиотики в зависимости от клинической картины и сроков
- Окончательное лечение известного рентгеноконтрастного или предполагаемого рентгеноконтрастного инородного тела — это жесткая бронхоскопия под анестезией.
Если объект был аспирирован в острой форме, тогда достаточно его извлечения и обычных рекомендаций после операции
Если есть клинические признаки инфекции, можно начать лечение антибиотиками при постобструктивной инфекции
Улучшение результатов команды здравоохранения
Аспирация инородного тела часто создает диагностическую дилемму. У таких пациентов могут проявляться неспецифические признаки и симптомы, такие как кашель, одышка без истории болезни или диагностированных проблем со здоровьем, неясное начало и неопределенный дискомфорт.Причина этих жалоб может быть связана с инфекционной, аллергической, травматической, реактивной или инородной этиологией. Хотя физикальное обследование может показать, что у пациента есть очаговое обнаружение легких, причина, скорее всего, будет коррелировать с историей возможной аспирации.
Хотя пульмонолог почти всегда занимается лечением пациентов с аспирацией инородного тела, важно проконсультироваться с межпрофессиональной группой специалистов, в которую входят отоларинголог и, возможно, кардиоторакальный хирург, в зависимости от предполагаемого места аспирации. инородное тело.Медсестры также являются важными членами межпрофессиональной группы, поскольку они будут следить за жизненными показателями пациента, помогать с членами семьи и сохранять спокойствие пациентов и членов семьи. В послеоперационном периоде при болях, возможном инфицировании и возможном поражении дыхательных путей; фармацевт может убедиться, что пациент принимает правильные анальгетики, бронходилататоры и соответствующие антибиотики. Радиолог также играет решающую роль в установлении причины. Без надлежащего анамнеза радиолог может не знать, что искать или какие дополнительные рентгенологические исследования могут потребоваться.
Результаты аспирации инородного тела обычно хорошие. Однако для оптимизации результатов рекомендуется быстрое признание индивидуальных ролей межпрофессиональной группы специалистов. [9] [10]
Рисунок
Аспирация инородного тела. Изображение любезно предоставлено S Bhimji MD
Ссылки
- 1.
- Tsang JE, Sun J, Ooi GC, Tsang KW. Эндобронхиальное инородное тело, проявляющееся как обострение астмы. Case Rep Emerg Med. 2017; 2017: 6863083. [Бесплатная статья PMC: PMC5745678] [PubMed: 29387495]
- 2.
- Милкович Н.М., Милкович С.М., Харти М.П., Кечкемети Х.Х., Бридделл Дж. В., Леви Дж. Р., Рейли Дж. С.. Компьютерный томографический анализ детей раннего возраста для предотвращения аспирационных травм. Ларингоскоп. 2019 июн; 129 (6): 1468-1476. [PubMed: 30284274]
- 3.
- Салих AM, Алфаки М, Алам-Эльхуда DM. Инородные тела в дыхательных путях: критический обзор общей педиатрической помощи. Мир J Emerg Med. 2016; 7 (1): 5-12. [Бесплатная статья PMC: PMC4786499] [PubMed: 27006731]
- 4.
- Lim SY, Sohn SB, Lee JM, Lee JA, Chung S, Kim J, Choi J, Kim S, Yoo AY, Roh JA, Park H , Ким В.С., Сим Дж. К., Шим Дж. Дж., Мин К. Х.Тяжелое эндобронхиальное воспаление, вызванное аспирацией таблетки сульфата железа. Tuberc Respir Dis (Сеул). 2016 Янв; 79 (1): 37-41. [Бесплатная статья PMC: PMC4701792] [PubMed: 26770233]
- 5.
- Halwai O, Bihani A, Sharma A, Dabholkar J. Изучение клинических проявлений и осложнений инородного тела в бронхах — собственный опыт. Отоларингол Pol. 2015; 69 (1): 22-8. [PubMed: 25753164]
- 6.
- Ezer SS, Oguzkurt P, Ince E, Temiz A, alıskan E, Hicsonmez A.Аспирация инородного тела у детей: анализ диагностических критериев и точное время бронхоскопии. Педиатр Emerg Care. 2011 августа; 27 (8): 723-6. [PubMed: 21811195]
- 7.
- Katrancıoğlu Ö, ahin E, Karadayı Ş, Kaptanolu M. Трахеобронхиальные инородные тела никогда не были такими странными! Турок Гогус Калп Дамар Черрахиси Дерг. 2018 Апрель; 26 (2): 260-264. [Бесплатная статья PMC: PMC7024136] [PubMed: 32082743]
- 8.
- Стин К.Х., Циммерманн Т. Трахеобронхиальная аспирация инородных тел у детей: исследование 94 случаев.Ларингоскоп. 1990 Май; 100 (5): 525-30. [PubMed: 2329912]
- 9.
- Рамос-Росси Дж., Кантрес О., Торрес А., Казаль Дж., Отеро Й, Арзон-Ньевес Дж., Родригес-Синтрон В. Гибкое бронхоскопическое удаление 3 посторонних предметов. Fed Pract. 2018 сентябрь; 35 (9): 24-26. [Бесплатная статья PMC: PMC6366794] [PubMed: 30766383]
- 10.
- Cheng J, Liu B., Farjat AE, Routh J. Национальные оценки инородных тел в дыхательных путях у детей в США, 2000–2009 гг. Clin Otolaryngol. 2019 Май; 44 (3): 235-239.[Бесплатная статья PMC: PMC6488414] [PubMed: 30450702]
Аспирация инородного тела: руководство по раннему выявлению, оптимальная терапия
Вдыхание инородного тела — довольно частое явление у детей. Это может быть опасным для жизни событием, требующим немедленного удаления аспирированного материала. Однако постановка диагноза может быть отложена, если анамнез нетипичен, когда родители не осознают значимость симптомов или когда клинические и рентгенологические данные вводят в заблуждение или игнорируются врачом.
Аспирация органических веществ вызывает серьезное воспаление слизистой оболочки дыхательных путей. Если органическое вещество не удаляется своевременно, хроническое воспаление приводит к развитию грануляционной ткани вокруг инородного тела, что в конечном итоге может проявиться как инфекция легких. В таких условиях нередко лечить пациентов от вторичных осложнений, таких как стойкая лихорадка, «астма» или рецидивирующая пневмония в течение длительного времени.
Здесь мы рассматриваем частоту аспирации инородного тела, ее различные клинические проявления, лечение и меры, которые могут предотвратить будущие стремления.
ОБСТРУКЦИЯ ВЕРХНИХ ДЫХАТЕЛЬНЫХ ПУТЕЙ
Обструкция верхних дыхательных путей — одна из основных причин неотложных состояний у детей. По данным Национального совета безопасности, в 1995 году в США на удушение механическим путем приходилось 5% всех непреднамеренных смертей среди детей младше 4 лет. 1 Большинство этих смертей приходилось на детей младше 12 месяцев (10% всех непреднамеренных смертей приходились на эту возрастную группу). 2
Патогенез. Инородное тело в задней части глотки вызывает раздражение и дискомфорт, из-за чего ребенок плачет или кашляет. При энергичном вдохе инородное тело попадает в дыхательные пути; в результате возникает повышенное сопротивление потоку вдоха и выдоха. Пострадавшее инородное тело во внутригрудных дыхательных путях создает эффект клапана, который вызывает большую обструкцию воздушного потока во время выдоха, чем во время вдоха; в результате происходит обобщенное или асимметричное улавливание газа. Поверхностные сенсорные рецепторы дыхательных путей приспосабливаются к длительному давлению инородного тела.Следовательно, ребенок не будет кашлять в дальнейшем, пока другие сенсорные рецепторы не будут стимулированы вытеснением инородного тела или выделениями. Таким образом, в течение некоторого времени (например, от часов до месяцев или даже дольше) у пациента могут отсутствовать симптомы.
Эпидемиология. В нашей стране от аспирации инородного тела ежегодно умирает более 300 человек. 3 Примерно 80% случаев аспирации инородного тела происходит у лиц моложе 3 лет. 4 Большинство детей этого возраста учатся познавать свой мир устным путем и склонны вкладывать все в рот.Однако отсутствие коренных зубов не позволяет им нормально жевать. Эти факторы увеличивают риск аспирации инородных тел. К другим предрасполагающим факторам относятся старшие братья и сестры, которые могут класть еду или предметы в рот младенцам или детям ясельного возраста; неврологические расстройства, такие как церебральный паралич; потеря сознания; и дисфункция валяния.
В младенчестве частота эпизодов аспирации инородных тел у мальчиков и девочек одинакова. Однако после младенчества мальчики чаще испытывают аспирацию, чем девочки: соотношение мужчин и женщин колеблется от 1.От 5: 1 до 2,4: 1. 4,5
Пищевые продукты (орехи, семена, частицы пищи) были вовлечены в 70–90% случаев с участием младенцев и детей ясельного возраста. 6 Различные типы орехов возглавляют список аспирируемых инородных тел: арахис является наиболее распространенным (от 36% до 55%). 5,7 Семена дыни и подсолнечника также обычно аспирируются. 8
Дети старшего возраста обычно всасывают непродовольственные товары, такие как канцелярские скрепки, монеты, шары, шарики и булавки. 6 Вдыхание воздушного шара часто заканчивается смертельным исходом. 9 Воздушные шары могут проходить через голосовые связки и застревать в киле; они предотвращают попадание воздуха в легкие. В результате воздушные шары были запрещены во многих детских садах и школах.
КЛИНИЧЕСКАЯ ПРЕЗЕНТАЦИЯ
Инородное тело может застрять в гортани, трахее или бронхе. Правый бронх поражается чаще, чем левый из-за меньшего угла расхождения по сравнению с левым бронхом и из-за его большего диаметра. 7,10 Более крупные инородные тела могут застрять в гортани.Инородные тела в гортани и трахеи связаны с повышенной заболеваемостью и смертностью. 11
Признаки и симптомы, связанные с аспирацией инородного тела, проявляются в 3 фазы.
Стадия 1. Удушье, кашель, затрудненное дыхание и респираторный дистресс развиваются из-за обструкции дыхательных путей. Удушье длится от нескольких секунд до нескольких минут после эпизода и может быть самоограничено.
Стадия 2. Острые симптомы могут сопровождаться временной фазой покоя, в которой у пациента могут отсутствовать какие-либо симптомы.
Стадия 3. На последней стадии могут развиться симптомы осложнений, например инфекция.
Клиническая картина зависит от возраста ребенка, типа аспирированного объекта, времени, прошедшего с момента события, и местоположения инородного тела. Только от 50% до 75% детей обращаются в медицинское учреждение в течение 24 часов после первичной аспирации. 5,7 Обзор 400 случаев аспирации инородных тел показал, что почти 71% детей обратились в роддом в течение 1 недели после аспирации. 10
Наиболее частыми симптомами аспирации инородных тел являются кашель, удушье и хрипы. 5,7,12 Лихорадка, стридор, боль в груди и дискомфорт в горле или грудины возникают реже. Инородные тела в гортани и трахеи проявляются кашлем, стридором, охриплостью и повышенным дыхательным усилием. Инородные тела в гортани также могут проявляться симптомами, связанными с пищеводом, такими как дисфагия, рвота или дискомфорт в горле. Инородные тела нижних дыхательных путей проявляются в виде кашля, хрипов и одышки; осмотр выявляет снижение шума дыхания с одной стороны. 13
Пострадавшие пациенты могут испытывать незначительные острые расстройства после начальной фазы приступа удушья. История удушья у ранее здорового ребенка может быть выявлена у 80–90% пациентов, у которых аспирировали инородное тело. 7,12 Результаты физикального обследования могут быть нормальными или неспецифическими у 30% пациентов. 10 У других может быть генерализованное или локализованное свистящее дыхание и уменьшение поступления воздуха.
Поскольку аспирация инородного тела может имитировать другие респираторные заболевания, высокий индекс подозрения необходим у всех пациентов с пневмонией, ателектазом или хрипом с атипичным течением, особенно у пациентов, которые не реагируют на медикаментозное лечение (см. , вставка ). .Это помогает в ранней диагностике аспирации инородного тела, особенно при отсутствии удушья в анамнезе.
Аспирация инородного тела может точно имитировать обострение астмы. 14 Однако отсутствие атопии, острое начало симптомов и односторонние физические данные могут указывать на аспирацию инородного тела. Более того, пациенты, которые вдохнули инородное тело, не могут поправиться с помощью обычных бронходилататоров. Таким образом, клиническое подозрение имеет решающее значение в диагностическом процессе.
Мальчик с ухудшением респираторной функции: история болезни 6-летний мальчик с хорошо контролируемой астмой, поступивший в отделение неотложной помощи (ED) с двухдневной историей лихорадки, головной боли, продуктивного кашля и одышки . Симптомы астмы не купировались обычными лекарствами пациента (будесонидом и альбутеролом). В отделении неотложной помощи у пациента была лихорадка (температура 40 ° C [104 ° F]). Частота дыхания 32 вдоха в минуту; пульс 120 ударов в минуту.Насыщение кислородом воздуха в помещении составляло 95%. Физикальное обследование показало, что у ребенка с удовлетворительным развитием, с хорошим питанием и легким респираторным дистресс-синдромом. При аускультации легочных полей выявлены хрипы слева и двусторонние хрипы. Больной госпитализирован с диагнозом пневмония и обострение астмы.Его лечили цефтриаксоном внутривенно, азитромицином внутрь, преднизолоном внутрь, ингаляциями альбутерола и дополнительным кислородом. Тем не менее, его дыхательная функция ухудшилась. Снимок грудной клетки, полученный через 24 часа терапии, показал помутнение левого легкого ( Рисунок 2 Гибкая бронхоскопия показала поражение, которое частично перекрыло левый главный стволовый бронх. Жесткая бронхоскопия подтвердила, что поражение представляет собой кусок поврежденного куриного мяса / кости, окруженный гнойным материалом, который можно было удалить только частично.Аномалии дыхательных путей не было. Для полного удаления остаточного материала из левой нижней доли потребовалось шесть дополнительных бронхоскопий. Гистопатологическая оценка аспирата показала эозинофильный, мукоидный и фибрино-гнойный материал. Снимки грудной клетки, сделанные после удаления инородного тела, показали почти полную аэрацию левого легкого (, рис. 3, ). У этого пациента были поздние проявления симптомов, вероятно, из-за того, что аспирация была незамеченной.Тяжелая воспалительная реакция дыхательных путей от поврежденного куска курицы клинически проявлялась как инфекционная респираторная патология. К сожалению, из-за сильного воспаления дыхательных путей потребовались повторные бронхоскопии для улучшения аэрации легких. Рис. 1. Снимок грудной клетки показывает помутнение левого легкого. Рисунок 2 — Полное помутнение левого легкого очевидно через 24 часа терапии. Рисунок 3 — Почти полная аэрация левого легкого очевидна после удаления инородного тела. |
ОСЛОЖНЕНИЯ
Наиболее серьезным осложнением аспирации инородного тела является полная обструкция дыхательных путей и смерть. Следовательно, немедленная диагностика является обязательной, а быстрое лечение спасает жизнь. Поздняя диагностика связана с осложнениями, связанными с длительным воздействием инородного тела, что приводит к легочным инфекциям дистальнее места удара и дальнейшему сужению уже суженных дыхательных путей. 15 Другие осложнения, связанные с длительной импакцией, включают круп, стриктуру, афонию, подкожную эмфизему, бронхоэктазы, ателектаз и пневмоторакс. 16-18
У пациента может появиться лихорадка и другие симптомы и признаки, указывающие на инфекционную патологию, например пневмонию или абсцесс легкого. При отсутствии случаев удушья в анамнезе нельзя заподозрить аспирацию. Пациенты с рецидивирующими односторонними инфекциями или стойкими односторонними хрипами без удушья в анамнезе должны быть обследованы на предмет возможного аспирированного инородного тела.
Поздний диагноз может быть поставлен врачом или родителями; постановка диагноза также может быть отложена из-за отсутствия истории болезни. 10-летний обзор 135 детей с аспирированным инородным телом показал, что факторы, связанные с врачом, были ответственны за позднюю диагностику у 17,7% пациентов. 7 Инородное тело было исключено на основании нормального снимка грудной клетки, или симптомы, связанные с аспирированным инородным телом, были ошибочно диагностированы как астма или инфекция дыхательных путей. Задержка родителей с обращением за медицинской помощью (участвует в 15.5% пациентов) в основном из-за того, что эпизоды аспирации оставались незамеченными или отсутствовали острые признаки и симптомы. До 12,5% пациентов обращались за медицинской помощью из-за ухудшения кашля, хрипов или астмы, поскольку инородное тело было обнаружено на снимках грудной клетки или во время плановой прямой ларингобронхоскопии, проведенной по поводу стридора.
ДИАГНОСТИКА
Как уже отмечалось, точный анамнез и высокий показатель подозрительности имеют решающее значение для ранней диагностики аспирации инородных тел.У многих детей на момент обращения симптомы отсутствуют. Важно оценить всех детей, у которых имеется достоверный анамнез аспирации, даже при отсутствии результатов физического обследования.
Визуализирующие исследования часто служат диагностикой аспирации инородных тел, но имеют ограничения. Рентгенограммы шейки матки и грудной клетки являются наиболее важными диагностическими вмешательствами у пациентов с подозрением на аспирацию инородного тела. 13 Должны быть получены задне-передние и боковые рентгенограммы грудной клетки.Если инородное тело рентгеноконтрастно, его легко обнаружить с помощью простой рентгенограммы. Однако большинство инородных тел, проглоченных детьми, имеют рентгенопрозрачность; только от 10% до 20% рентгеноконтрастны. 10,15
Задне-передние снимки грудной клетки, сделанные во время вдоха и выдоха, могут продемонстрировать односторонний захват воздуха. У детей снимки бокового пролежня более полезны, потому что они используют собственный вес пациента для ускорения экспираторного движения. Сильва и его коллеги 19 сообщили, что чувствительность и специфичность простых снимков грудной клетки для обнаружения инородных тел составляли только 74% и 45% соответственно.Svedstrom и сотрудники 20 сообщили, что чувствительность и специфичность составили 68% и 67% соответственно.
Снимки грудной клетки показывают отклонения от нормы в 40–80% случаев. 7,10,20 Наиболее частыми находками являются односторонняя гиперинфляция, ателектаз или пневмония. 1,7,8 Другие находки включают пневмоторакс, пневмомедиастинум или подкожную эмфизему. 16
В одном исследовании с участием 343 детей 56% рентгенограмм грудной клетки, полученных в течение 24 часов после аспирации, оказались нормальными. 10 Напротив, только 33% рентгенограмм грудной клетки были нормальными, если с момента аспирации прошло более 24 часов. 21 От 50% до 70% пациентов с инородным телом в трахее имели нормальные рентгенологические данные. 5,10 Таким образом, нельзя полагаться только на снимки грудной клетки для диагностики инородного тела в дыхательных путях.
КТ может использоваться у пациентов со стойкими симптомами для выявления ранних последствий или для обнаружения рентгенопрозрачных инородных тел. 22 Рентгеноскопия также может выявить частичную обструкцию дыхательных путей.
УПРАВЛЕНИЕ
Клиническое лечение аспирированного инородного тела включает раннее распознавание, неотложные неотложные вмешательства, поддерживающую терапию и профилактические рекомендации.
Текущие рекомендации по основному жизнеобеспечению детей рекомендуют, чтобы при легкой обструкции дыхательных путей инородным телом никакого вмешательства не требовалось. 23 Пациенту следует дать возможность прочистить дыхательные пути путем кашля, в то время как врач следит за признаками надвигающейся серьезной обструкции дыхательных путей.
Младенцам с тяжелой непроходимостью следует повторять 5 ударов по спине с последующими 5 толчками грудью до тех пор, пока объект не будет изгнан или пострадавший не перестанет отвечать. Младенцам не следует делать абдоминальные толчки, поскольку они могут повредить относительно большую и незащищенную печень. 23
Детям старше 1 года следует проводить поддиафрагмальные абдоминальные толчки (маневр Геймлиха). Эти маневры заставляют диафрагму подниматься вверх, тем самым увеличивая внутригрудное и интратрахеальное давление, которое выталкивает инородное тело.Эти маневры следует выполнять только в том случае, если ребенок отзывчив.
Сердечно-легочная реанимация должна выполняться, если ребенок перестает реагировать. Спасатели всегда должны смотреть в рот перед вдохом. Имейте в виду, что слепое движение пальцем ротоглотки у задыхающегося младенца или ребенка может вытеснить инородное тело в более дистальные и меньшие дыхательные пути. Провести пальцем нужно только в том случае, если объект виден в задней части глотки. Затем следует вентиляция с последующим сжатием грудной клетки.Родители и опекуны должны изучить эти методы, чтобы предотвратить случайную смерть от вдыхания инородного тела. 23
Бронхоскопия используется для удаления инородного тела. С появлением бронхоскопии смертность, связанная с аспирацией инородных тел, снизилась с 50% до 1%. 1 Бронхоскопию следует проводить в отделении интенсивной терапии, поскольку некоторым детям требуется послеоперационная вентиляция легких. Во многих центрах жесткая бронхоскопия считается стандартом лечения ребенка с возможной аспирацией.Эта процедура позволяет лучше визуализировать дыхательные пути, манипулировать инородным телом с помощью различных щипцов и лучше контролировать кровотечение слизистой оболочки, если это произойдет. Жесткая бронхоскопия также помогает поддерживать хороший контроль дыхательных путей. 24 Катетер Фогарти, катетер из крокодиловой кожи и гибкие крючки с 4 зубцами используются для удаления инородного тела через бронхоскоп.
Гибкая бронхоскопия используется для обследования ребенка с рецидивирующей пневмонией или хроническим кашлем при отсутствии подозрения на аспирацию инородного тела.Гибкий бронхоскоп позволяет избежать общей анестезии, поэтому некоторые эксперты считают его более безопасным и экономичным, чем жесткая бронхоскопия. 25 Смещение инородного тела — основное осложнение, возникающее при использовании гибкого эндоскопа.
После удаления инородного тела необходимо снова визуализировать дыхательные пути на предмет другого инородного тела или остаточных фрагментов. Послеоперационные осложнения могут включать ателектаз, обострение пневмонии, отек гортани и пневмоторакс.Остановка сердца из-за гипоксии и массивного кровотечения — редкое явление. 26
Дополнительное лечение (например, антибиотики) может применяться для лечения инфекции, которая могла развиться вторично по отношению к длительной импакции. Курс системных кортикостероидов может помочь уменьшить воспаление 27 и, таким образом, облегчить удаление инородного тела.
Физиотерапия грудной клетки и постуральный дренаж могут вытеснить инородное тело в область, где оно может причинить больше вреда.
Длительное попадание инородного тела в дыхательные пути вызывает образование грануляционной ткани.Это увеличивает заболеваемость, и для удаления инородного тела может потребоваться повторная бронхоскопия. 7
ПРОФИЛАКТИКА
Американская академия педиатрии рекомендует, чтобы родители и опекуны получали предварительное руководство, когда их ребенку исполняется 6 месяцев. 28 Дети в этом возрасте начинают развивать мелкую моторику, необходимую для того, чтобы брать и глотать мелкие предметы. Поскольку пищевые продукты (например, арахис) обычно аспирируются, посоветуйте родителям и опекунам не предлагать такие продукты, пока их ребенок не станет достаточно взрослым, чтобы правильно их жевать.Также посоветуйте родителям кормить ребенка только тогда, когда он сидит прямо, и не позволяйте ребенку бегать, играть или смеяться во время еды. Напомните родителям, что все мелкие предметы (например, булавки и монеты) следует хранить в недоступном для ребенка месте.
Закон о безопасности потребительских товаров был принят в целях предотвращения аспирации инородных тел. Закон рекомендует запретить любые игрушки, которые могут представлять опасность удушья или аспирации для детей младше 3 лет. 9 С 1995 года любая игрушка с мелкими деталями, шариками или шариками меньше 4.Размер 44 см должен иметь этикетку, указывающую на то, что изделие содержит мелкие детали и не рекомендуется для маленьких детей. 29
СПРАВОЧНАЯ ИНФОРМАЦИЯ:
1. Ровин Дж. Д., Роджерс Б. М.. Аспирация инородного тела у детей. Pediatr Rev. 2000; 21: 86-90.
2. Шмидт Х., Манегольд BC. Аспирация инородного тела у детей. Surg Endosc. 2000; 14: 644-648.
3. Блэк Р.Э., Джонсон Д.Г., Матяк М.Э. Бронхоскопическое удаление инородных тел у детей. J Pediatr Surg. 1994; 29: 682-684.
4. Rothmann BF, Boeckman CR. Инородные тела в гортани и трахеобронхиальном дереве у детей. Обзор 225 дел. Ann Otol Rhinol Laryngol. 1980; 89: 434-436.
5. Бертон Е.М., Брик В.Г., Холл Д.Д. и др. Аспирация трахеобронхиального инородного тела у детей. South Med J. 1996; 89: 195-198.
6. Дарроу Д.Х., Холингер Л.Д. Инородные тела в пищеварительном тракте у детей старшего возраста и подростков. Ann Otol Rhinol Laryngol. 1996; 105: 267-271.
7. Тан Х.К., Браун К., МакГилл Т. и др. Инородные тела в дыхательных путях (FB): обзор за 10 лет. Int J Pediatr Otolarygol. 2000; 56: 91-99.
8. Пашаоглу И., Доган Р., Демирчин М. и др. Бронхоскопическое удаление инородных тел у детей: ретроспективный анализ 822 случаев. Thorac Cardiovasc Surg. 1991; 39: 95-98.
9. Rimell FL, Thome A Jr, Stool S и др. Характеристики предметов, вызывающих удушье у детей. JAMA. , 1995; 274: 1763-1766.
10. Му Л, Хе П, Сун Д. Вдыхание инородных тел китайскими детьми: обзор 400 случаев. Ларингоскоп. , 1991; 101: 657-660.
11. Lima JA. Инородные тела гортани у детей: хроническая, опасная для жизни проблема. Ларингоскоп. 1989; 99: 415-420.
12. Even L, Heno N, Talmon Y, et al. Диагностическая оценка аспирации инородного тела у детей: проспективное исследование. J Pediatr Surg. 2005; 40: 1122-1127.
13. Lima AB, Fischer GB. Аспирация инородного тела у детей. Paed Resp Rev. 2002; 3: 303-307.
14. De Bilderling G, Mathot M, Bodart E. Астма у маленьких детей: когда следует подозревать вдыхаемое инородное тело? Rev Med Liege. 2001; 56: 759-763.
15. Токар Б., Озкан Р., Ильхан Х. Трахеобронхиальные инородные тела у детей: важность точного анамнеза и простой рентгенографии грудной клетки при отсроченном проявлении. Clin Radiol. 2004; 59: 609-615.
16. Нарасимхан К.Л., Чоудхари С.К., Сури С. и др. Обструкция дыхательных путей инородным телом у детей: уроки, извлеченные из проспективного аудита. J Indian Assoc Pediatr Surg. 2002; 7: 184-189.
17. Рейли Дж., Томпсон Дж., МакАртур С. и др. Педиатрические аэродигестивные инородные тела — это осложнения, связанные со своевременностью постановки диагноза. Ларингоскоп. 1997; 107: 17-20.
18. Катанео А.Дж., Рейбшайд С.М., Руис Жуниор Р.Л., Феррари Г.Ф.Инородное тело в трахеобронхиальном дереве. Clin Pediatr. 1997; 36: 701-706.
19. Сильва А.Б., Манц Х.Р., Клэри Р. Полезность традиционной рентгенографии в диагностике и лечении инородных тел в дыхательных путях у детей. Ann Otol Rhinol Laryngol. 1998; 107: 834-838.
20. Сведстром Э., Пухакка Х., Керо П. Насколько точна рентгенография грудной клетки при диагностике трахеобронхиальных инородных тел у детей? Pediatr Radiol. 1989; 19: 520-522.
21.Mu LC, Sun DQ, He P. Радиологическая диагностика аспирированных инородных тел у детей: обзор 343 случаев. J Laryngol Otol. 1990; 104: 778-782.
22. Аппельгейт К.Е., Дардингер Дж. Т., Лейбер М.Л. и др. Техника спирального КТ-сканирования при обнаружении аспирации инородных тел LEGO. Pediatr Radiol. 2001; 31: 836-840.
23. Рекомендации Американской кардиологической ассоциации по сердечно-легочной реанимации и неотложной сердечно-сосудистой помощи: основы жизнеобеспечения детей. Тираж. 2005; 112: 156-166.
24. Банерджи А., Рао К.С., Кханна С.К. и др. Ларинго-трахео-бронхиальные инородные тела у детей. J Laryngol Otol. 1988; 102: 1029-1032.
25. Мартинот А., Клоссет М., Маркетт С.Х. и др. Показания к гибкой и жесткой бронхоскопии у детей с подозрением на аспирацию инородного тела. Am J Respir Crit Care Med. 1997; 155: 1676-1679.
26. Ciftci AO, Bingol-Kologlu M, Senocak ME, et al.Бронхоскопия для оценки аспирации инородных тел у детей. J Pediatr Surg. 2003; 38: 1170-1176.
27. Стин К.Х., Циммерманн Т. Трахеобронхиальная аспирация инородных тел у детей: исследование 94 случаев. Ларингоскоп. 1990; 100: 525-530.
28. Американская академия педиатрии. Руководство по надзору за здоровьем III. 3-е изд. Деревня Элк-Гроув, штат Иллинойс: Американская академия педиатрии; 1997: 91.
29. Механическая обструкция дыхательных путей: удушение, удушение и удушение.В: Widome MD, ed. Профилактика травм и борьба с ними среди детей и молодежи. Деревня Элк-Гроув, штат Иллинойс: Американская академия педиатрии. 1997: 285.
.

 Объясните ему, что не следует говорить. При попытке заговорить он будет вынужден резко и глубоко вдыхать воздух, тем самым все дальше проталкивая попавший предмет до трахеи, бронхов и легких.
Объясните ему, что не следует говорить. При попытке заговорить он будет вынужден резко и глубоко вдыхать воздух, тем самым все дальше проталкивая попавший предмет до трахеи, бронхов и легких.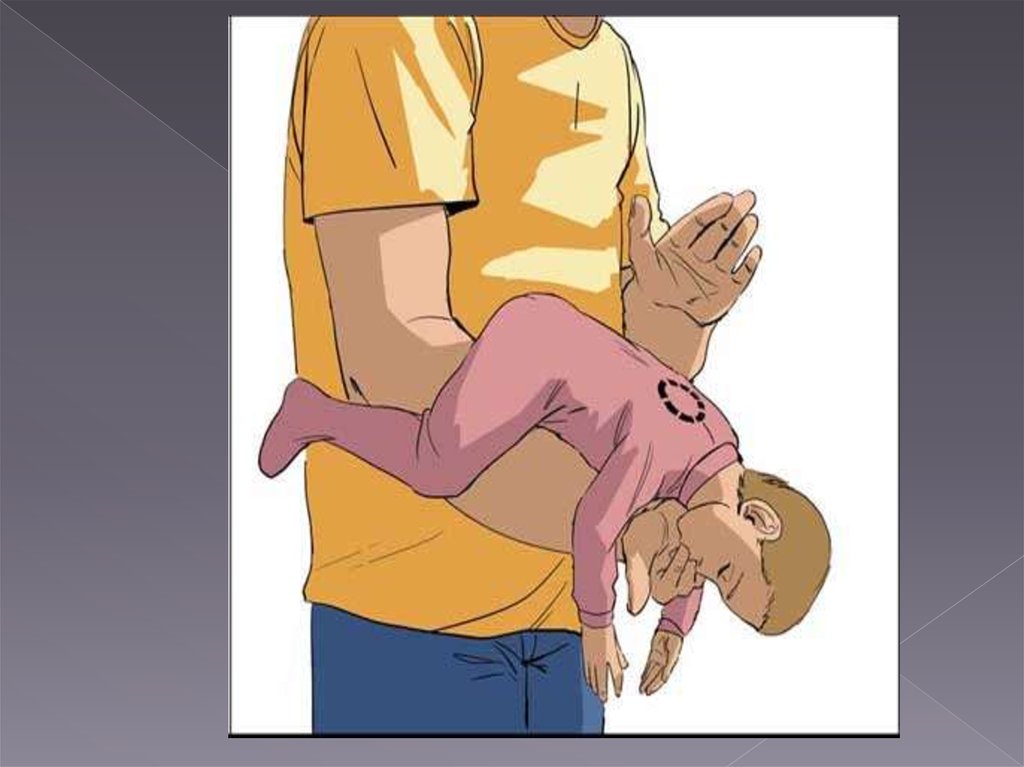 При вдохе можно услышать сильные хрипы
При вдохе можно услышать сильные хрипы



 Повтори серию надавливаний 5 раз.
Повтори серию надавливаний 5 раз.
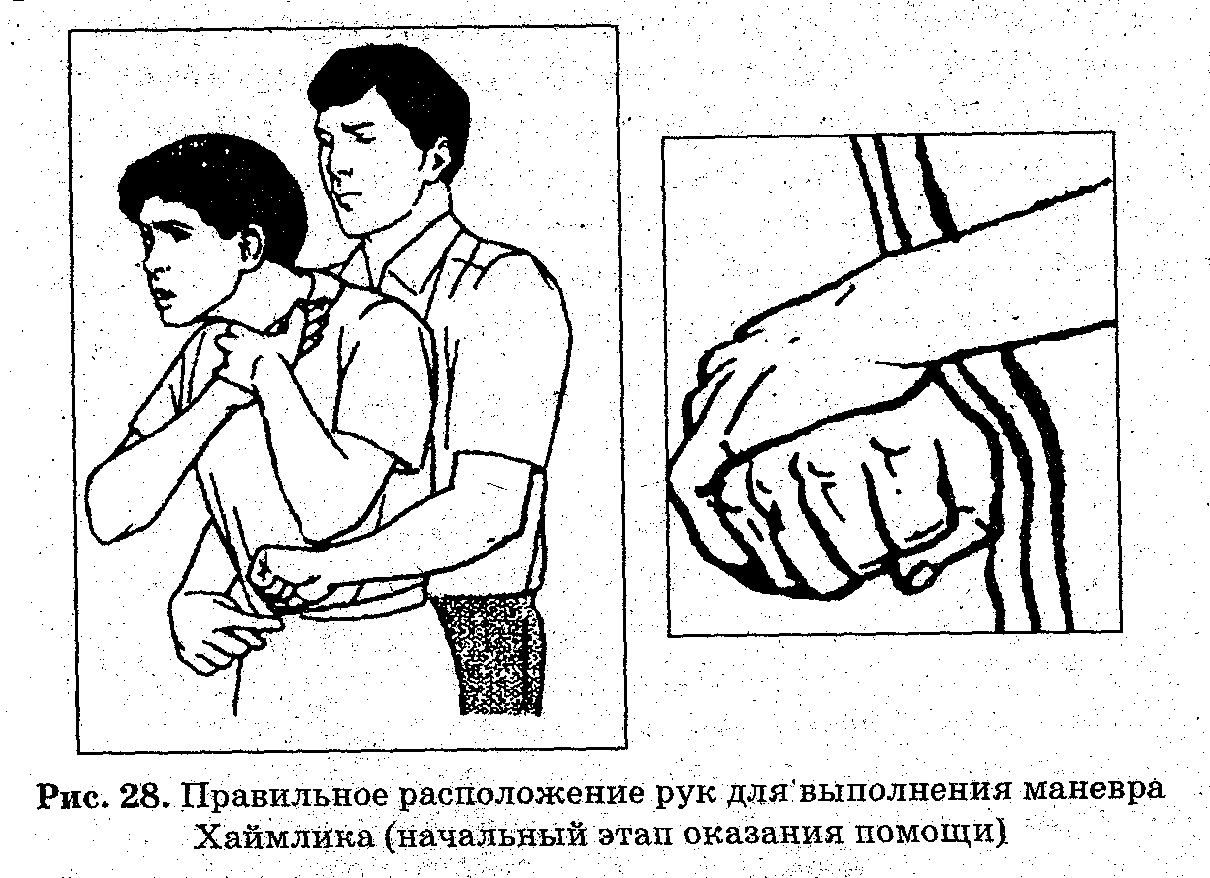 Два прохода, каждый из которых называется бронхом, по которым воздух из трахеи поступает в легкие
Два прохода, каждый из которых называется бронхом, по которым воздух из трахеи поступает в легкие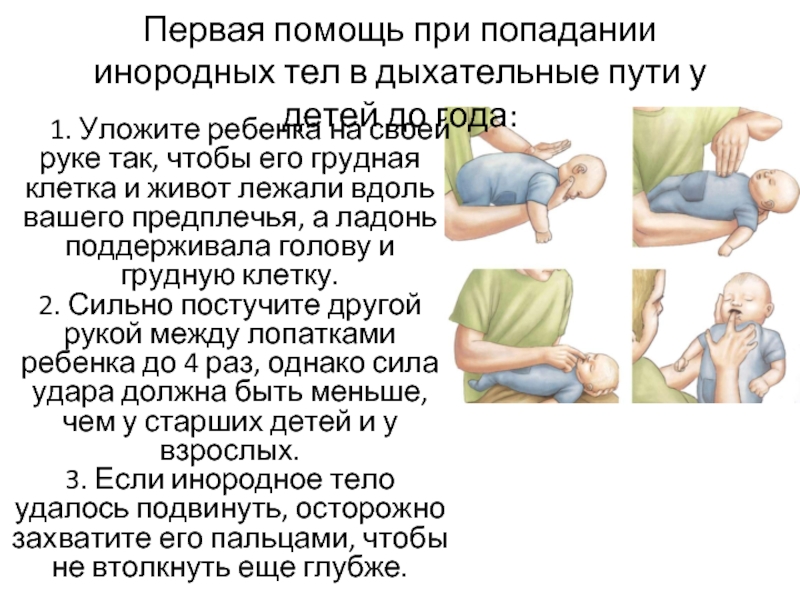 Произошло ли стремление только что, произошло ли оно в течение последних нескольких дней или недель или ранее
Произошло ли стремление только что, произошло ли оно в течение последних нескольких дней или недель или ранее