Рак толстой кишки: описание заболевания
Быстрый переходКолоректальный рак – это рак толстой кишки, которая является конечной частью желудочно-кишечного тракта и включает в себя ободочную, сигмовидную и прямую кишку.
Большинство случаев рака толстой кишки начинается с небольших доброкачественных опухолей, которые называются аденоматозные полипы и аденомы. Со временем некоторые из этих полипов могут перерождаться в злокачественную опухоль и становиться раком толстой кишки.
Полипы могут не вызывать симптомов, либо симптомы малозаметны. По этой причине врачи рекомендуют проводить регулярные скрининговые тесты для предотвращения рака толстой кишки, путем выявления и удаления полипов до того, как они превратятся в рак.
Какие симптомы у рака толстой кишки?
Признаки рака толстой кишки включают в себя:
- Изменения в привычной работе кишечника, включая диарею или запор, изменение консистенции стула, которые длятся более четырех недель.

- Выделение крови или примесь крови в стуле.
- Постоянный дискомфорт в животе, такой как вздутие живота, боли переменного характера.
- Чувство не полного опорожнения кишечника.
- Общая слабость, быстрая утомляемость.
- Необъяснимая потеря веса.
На ранних стадиях рака толстой кишки многие люди не испытывают симптомов. Когда появляются симптомы, они обычно изменяются в зависимости от размера опухоли и ее локализации в толстом кишечнике.
Когда необходимо обратиться к врачу?
Если вы заметили какие-либо симптомы рака толстой кишки, такие как примесь крови в стуле или постоянный дискомфорт в кишечника, не стесняйтесь записаться на прием к врачу.
В клинике Рассвет работает мультидисциплинарная команда высококвалифицированных специалистов – гастроэнтерологов, терапевтов, диетологов, к которым вы можете обратиться за помощью.
Врач сначала изучит более распространенные причины этих признаков и симптомов, а при выявлении опухолевого процесса направит на консультацию к врачу-онкологу клиники Рассвет.
Также вы можете узнать, когда следует начать скрининг рака толстой кишки. Как правило, его рекомендуется начинать в возрасте после 50 лет. Но ваш врач может порекомендовать более частое или раннее обследование, если у вас есть факторы риска.
Каковы причины возникновения рака толстой кишки?
В большинстве случаев окончательно не установлено, что именно вызывает рак толстой кишки. Врачи знают, что он возникает тогда, когда у здоровых клеток толстой кишки возникают ошибки в их генетическом коде – ДНК.
Здоровые клетки растут и делятся таким образом, чтобы поддерживать нормальное функционирование организма. Но когда ДНК-клетки повреждается и клетка становится раковой, она продолжают делиться, даже если новые клетки не нужны. Иммунная система в норме выявляет и уничтожает такие клетки, но со временем раковые клетки приобретают способность «ускользать» от иммунной системы. Так образуется злокачественная опухоль.
Со временем количество раковых клеток растет, они проникают в близлежащие ткани и разрушают их. Также раковые клетки могут перемещаться в другие части тела. Это называется метастазирование.
Также раковые клетки могут перемещаться в другие части тела. Это называется метастазирование.
Наследственный рак толстой кишки
Унаследованные мутации генов, повышающие риск развития рака толстой кишки, могут передаваться в семье, но эти наследственные изменения в генах связаны лишь с небольшим процентом случаев рака толстой кишки.
Унаследованные мутации генов не всегда обязательно приводят к раку, но могут значительно повысить риск заболевания.
Наиболее распространенными наследственными онкологическими синдромами, связанными с раком толстой кишки, являются:
- Семейный аденоматозный полипоз (Familial adenomatous polyposis, FAP). FAP – это редкое заболевание, которое приводит к образованию тысяч полипов в слизистой оболочки толстой и прямой кишки. При этом заболевании у пациента имеется почти 100%-ная вероятность развития рака толстой кишки к 40 летнему возрасту.
- Наследственный рак толстой кишки без полипоза (Hereditary nonpolyposis colorectal cancer, HNPCC), также называемый синдромом Линча.
 Это генетическое заболевание, связанное с высоким риском развития рака толстой кишки, а также других онкологических заболеваний, включая рак эндометрия, рак яичника, рак желудка, рак тонкого кишечника, рак печени, мочевыводящих путей, опухолей мозга и кожи. Повышенный риск развития этих онкологических заболеваний обусловлен унаследованными мутациями, ухудшающими восстановление повреждений ДНК.
Это генетическое заболевание, связанное с высоким риском развития рака толстой кишки, а также других онкологических заболеваний, включая рак эндометрия, рак яичника, рак желудка, рак тонкого кишечника, рак печени, мочевыводящих путей, опухолей мозга и кожи. Повышенный риск развития этих онкологических заболеваний обусловлен унаследованными мутациями, ухудшающими восстановление повреждений ДНК.
Пациенты с синдромом Линча имеют 50-70%-ный риск заболевания раком толстой кишки в течение жизни.
FAP, синдром Линча и другие, более редкие, наследственные онкологические синдромы толстой кишки могут быть обнаружены с помощью генетического тестирования. Если вас беспокоит история заболевания раком толстой кишки в вашей семье, и вы хотите выяснить, насколько высок риск заболеть раком толстой кишки, запишитесь на консультацию онколога клиники Рассвет.
Врач определит необходимую программу обследования для определения степени риска и расскажет о методах профилактики рака в вашем случае.
Связь между питанием и повышенным риском развития рака толстой кишки
Исследования больших групп людей показали связь между типичным «западным» рационом питания и повышенным риском рака толстой кишки. Типичный «западный» рацион питания отличается высоким содержанием жиров и малым содержание клетчатки.
Когда люди переезжают из районов, где принята диета с низким содержанием жиров и высоким содержанием клетчатки в районы с типичной «западной» диетой, риск развития рака толстой кишки у них значительно возрастает. Это объясняется влиянием диеты с высоким содержанием жира и низким содержанием клетчатки на бактерий, которые в норме живут в толстой кишке, и поддержанием хронического воспаления, способствующего возникновению рака. В настоящее время эта тема является предметом активных исследований.
Также риск развития рака толстой кишки увеличивает повышенное употребление красного мяса и продуктов мясной переработки.
Какие существуют факторы риска рака толстой кишки?
Факторы, которые могут увеличить риск развития рака толстой кишки, включают в себя:
- Пожилой возраст.

- Афроамериканская раса. Афроамериканцы имеют больший риск заболевания раком толстой кишки, чем представители других рас.
- Рак толстой кишки в анамнезе. Если у вас уже был рак толстой кишки или аденоматозный полип, то вы имеете повышенный риск развития рака толстой кишки в будущем.
- Воспалительные заболевания кишечника. Хронические воспалительные заболевания толстой кишки, такие как язвенный колит или болезнь Крона, могут повысить риск развития рака толстой кишки.
- Наследственные синдромы. Генетические синдромы, передающиеся из поколения в поколение, могут повысить риск заболевания раком толстой кишки. Эти синдромы включают семейный аденоматозный полипоз и наследственный рак толстой кишки без полипоза, который также известен как синдром Линча.
- Семейная история рака толстой кишки.
 Вероятность развития данного заболевания выше, если у вас есть родители, братья, сестры или ребенок с этой болезнью.
Вероятность развития данного заболевания выше, если у вас есть родители, братья, сестры или ребенок с этой болезнью. - Диета с низким содержанием клетчатки и высоким содержанием жиров.
- Малоподвижный образ жизни. У лиц с низкой физической активностью повышен риск развития рака толстой кишки. Регулярная физическая активность может снизить риск его развития.
- Сахарный диабет. Люди с диабетом и резистентностью к инсулину имеют повышенный риск развития рака толстой кишки.
- Ожирение. Люди с ожирением имеют повышенный риск развития онкологии толстой кишки и риск смерти от нее по сравнению с людьми, чей вес находится в норме.
- Курение. Курящие люди имеют повышенный риск развития рака толстой кишки.
- Алкоголь. Чрезмерное употребление алкоголя повышает риск развития этого онкологического заболевания.
- Лучевая терапия. Лица, прошедшие лучевую терапию на область живота или область таза по поводу лечения другой онкологии, имеют повышенный риск развития рака толстой кишки.

Профилактика рака толстой кишки. Скрининг
Важнейшее место в профилактике рака толстой кишки занимает скрининг.
Врачи рекомендуют определенные скрининговые тесты здоровым людям без признаков или симптомов болезни для выявления рака толстой кишки на ранней стадии.
Обнаружение рака толстой кишки на самой ранней стадии дает наибольшие шансы на излечение. Было показано, что скрининг снижает риск смерти от этого заболевания.
В соответствии с рекомендациями Американского онкологического сообщества, следует начинать регулярный скрининг рака толстой кишки в возрасте 45–50 лет. Это можно сделать либо с помощью теста на скрытую кровь в кале, либо с помощью осмотра толстой кишки при эндоскопической процедуре – колоноскопии или нижних ее отделов — ректосигмоидоскопии. Также возможно проведение КТ–колонографии – это исследование с помощью компьютерной томографии.
Людям с хорошим здоровьем следует проводить регулярное обследование на рак толстой кишки до достижения 75-летнего возраста.
Для людей в возрасте 76-85 лет решение о прохождении скрининга принимается индивидуально, совместно с врачом, и должно основываться на предпочтениях, ожидаемой продолжительности жизни, общем состоянии здоровья и истории предыдущих скрининговых обследований.
Людям старше 85 лет проведение скрининга рака толстой кишки не рекомендовано.
Различают следующие виды скрининга рака толстой кишки:
- Колоноскопия. Обычно проводится 1 раз в 10 лет при отсутствии признаков патологии.
- КТ-колонография. Проводится каждые 5 лет.
Еще одной скрининговой опцией является ежегодный анализ кала на скрытую кровь в комбинации с ректосигмоидоскопией раз в 5 лет.
Каждый из методов имеет свои преимущества и недостатки. Проконсультируйтесь с врачом, и вместе вы сможете решить, какие анализы подходят именно вам. Если для скрининга используется колоноскопия, полипы могут быть удалены во время процедуры, прежде чем они превратятся в рак.
Самое главное – пройти скрининг. В клинике Рассвет вы можете получить консультацию онколога о видах обследований для скрининга рака толстой кишки и решить, какой метод подойдет именно вам.
Людям с повышенным риском развития колоректального рака может быть предписана индивидуальная программа, так как может понадобиться начать скрининг до 45 лет, чаще проходить его и/или проходить специальные тесты.
Риск рака толстой кишки повышен, если:
- Имеется семейная история рака толстой кишки или некоторых типов полипов.
- Лечение рака толстой кишки или некоторых типов полипов в пролом.
- Имеются воспалительные болезни кишечника (язвенный колит или болезнь Крона).
- Известнен семейный анамнез наследственного колоректального рака, такого как семейный аденоматоз (FAP) или синдром Линча.
- Ранее проводилась лучевая терапия на область живота или области таза по поводу лечения другого рака.

- В семье один или несколько членов, больных раком толстой кишки.
- Люди, у которых во время колоноскопии были удалены определенные типы полипов.
Если вы имеете повышенный риск рака толстой кишки, вы можете проконсультироваться у специалистов клиники Рассвет, получить индивидуальную программу скрининга, которая необходима в вашем случае.
Советы врачей клиники Рассвет по изменению образа жизни для снижения риска заболевания раком толстой кишки
Вы можете предпринять шаги для снижения риска развития рака толстой кишки, внося изменения в вашу повседневную жизнь. Для этого необходимо:
- Есть разнообразные фрукты, овощи и цельные зерна. Фрукты, овощи и цельные зерна содержат витамины, минералы, клетчатку и антиоксиданты, которые могут играют важную роль в профилактике рака. Выбирайте разнообразные фрукты и овощи, чтобы получать различные витамины и питательные вещества.
- Употребляйте алкоголь умеренно, или не пейте вообщее.
 Если вы употребляете спиртное, ограничивайте количество выпиваемого вами алкоголя не более чем одним напитком в день для женщин и двумя — для мужчин.
Если вы употребляете спиртное, ограничивайте количество выпиваемого вами алкоголя не более чем одним напитком в день для женщин и двумя — для мужчин. - Откажитесь от курения. Бросить курить самостоятельно может быть очень сложно, вы можете обратиться к врачам клиники Рассвет. Вам предоставят практические советы и информацию о существующих медикаментах, позволяющих облегчить отказ от курения.
- Будьте физически активны как можно больше дней в неделе. Постарайтесь выполнять физические упражнения не менее 30 минут как можно чаще. Если вы были неактивны, начинайте постепенно и наращивайте время до 30 минут.
- Поддерживайте нормальный вес. Для поддержания веса сочетайте здоровое питание с ежедневными физическими упражнениями. Если вам необходимо сбросить вес, в клинике Рассвет вы можете получить консультацию диетолога о здоровых способах достижения вашей цели. Стремитесь к медленному похудению, увеличивая количество выполняемых упражнений и уменьшая количество потребляемых калорий.

Диагностика рака толстой кишки
Если ваши симптомы указывают на то, что у вас может быть рак толстой кишки, вам необходимо провести дополнительное обследование. Для этого используют следующие процедуры:
Эндоскопическая диагностика:
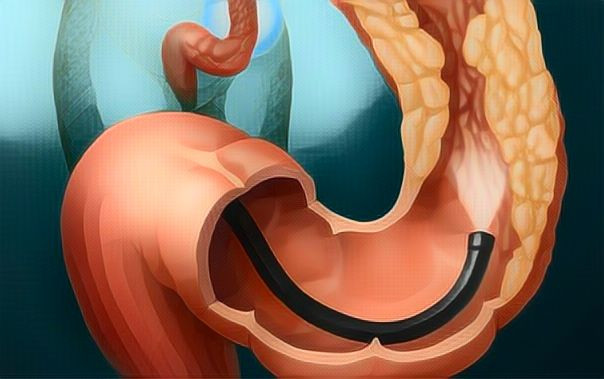
1. Колоноскопия. При колоноскопии используется специальный инструмент (колоноскоп), представляющий длинную, гибкую и тонкую трубку, совмещенную с видеокамерой и монитором. Тем самым врач осуществляет осмотр слизистой оболочки всей толстой кишки.
При обнаружении подозрительной ткани или полипов, он проводит через колоноскоп хирургические инструменты и выполняет забор образцов ткани (биопсии) или выполняет удаление полипов. В клинике Рассвет процедура проходит под общей анестезией, что позволяет сделать ее безболезненной и избежать дискомфорта при исследовании.
Биопсия ткани крайне важна, так ткань подвергается современной патоморфологической диагностике, с проведением гистологического, иммуногистохимического и молекулярно–генетического исследования, это позволяет не только поставить диагноз, но и правильно назначить лечение.
После того как установлен диагноз «рак толстой кишки», назначаются обследования, позволяющие определить степень его распространенности. Правильное определение степени распространенности опухолевого процесса (стадии) необходимо для подбора наиболее подходящего протокола лечения.
Эти обследования включают визуализирующие процедуры, такие как компьютерная томография органов брюшной полости и грудной клетки.
2. Магнито-резонансная томография органов малого таза. Окончательный объем обследования устанавливает врач, исходя из жалоб и клинической картины заболевания.
3. Также проводятся клинические анализы крови. Анализ крови не может определить рак толстой кишки. Но врач способен проверить вашу кровь на предмет выявления признаков нарушений общего состояния здоровья.
Проводится анализ крови на наличие в ней онкомаркеров — химических веществ, иногда вырабатываемых клетками рака толстой кишки (карциноэмбриональный антиген СА19-9 или СЕА). Отслеживаемый в динамике уровень онкомаркера, также может помочь врачу оценить прогноз болезни и понять, реагирует ли ваш рак на лечение.
Отслеживаемый в динамике уровень онкомаркера, также может помочь врачу оценить прогноз болезни и понять, реагирует ли ваш рак на лечение.
В некоторых случаях стадия распространенности опухоли может быть определена только после операции по удалению рака толстой кишки.
Стадии рака толстой кишки
Существует 4 стадии протекания данного заболевания:
- I стадия. Рак распространяется в пределах стенки толстого кишечника, но не распространяется за ее стенку или прямую кишку.
- II стадия. Рак прорастает через всю толщу стенки толстой кишки и может прорастать на соседние ткани, но не распространяется на соседние лимфатические узлы.
- III стадия. Рак распространяется на близлежащие лимфатические узлы, но не поражает другие части организма.
- IV стадия. Рак распространяется на отдаленные органы, такие как, например, печень или легкие.
Как лечить рак толстой кишки
В лечении рака толстой кишки, как и при большинстве остальных злокачественных опухолей, применяются хирургическое вмешательство, химиотерапия, лучевая терапия и их комбинации. Необходимость и последовательность каждого их этих этапов определяется с учетом распространенности процесса, а также состояния пациента и выявленных сопутствующих заболеваний.
Необходимость и последовательность каждого их этих этапов определяется с учетом распространенности процесса, а также состояния пациента и выявленных сопутствующих заболеваний.
В клинике Рассвет для лечения злокачественных опухолей толстой кишки применяется тактика мультидисциплинарного подхода с обсуждением сложных случаем на консилиуме с привлечением хирурга, химиотерапевта и радиотерапевта.
В клинике Рассвет есть все необходимое для проведения химиотерапии при раке толстой кишки по российским и западным протоколам, а также сопроводительной терапии. При необходимости осуществляется маршрутизация пациента на другие методы лечения.
Автор:
Как диагностируют рак кишечника?
- Симптомы
- Обследование
Симптомы
Симптомы рака кишечника зависят от локализации и стадии опухоли. Однако, похожие симптомы могут наблюдаться и при других заболеваниях. Важным является тот факт, что нередко симптомы появляются только на поздних стадиях рака.
Однако, похожие симптомы могут наблюдаться и при других заболеваниях. Важным является тот факт, что нередко симптомы появляются только на поздних стадиях рака.
Наиболее частые симптомы:
- Кровь в кале,
- Много слизи в кале,
- Изменения стула – понос или запор;
- Боли в животе,
- Уменьшение массы тела,
- Слабость, бессилие.
Однако ни один из этих симптомов не является специфичным только для колоректального рака. Например, кровь в кале может появиться при геморрое, а понос может вызвать инфекция кишечника.
Если кровотечение вызвала опухоль, оно может продолжаться в течение многих месяцев. В этом случае человек может даже не заметить, что теряет кровь, и его основными жалобами будут отдышка, усталость и головокружение, которые по существу являются симптомами анемии. Когда опухоль достигнет большого размера, она может полностью закупорить кишечник. В этом случае закупорка или значительное сужение кишечника препятствует перемещению кала и кишечных газов, поэтому происходит вздутие живота. Содержимое кишечника не может проникнуть через блокаду, накапливается в кишечнике, происходит всасывание не только воды и питательных веществ, но и токсинов, которые вызывают тошноту и рвоту. В этом случае необходима неотложная медицинская помощь, так как увеличение давления в кишечнике может вызвать его разрыв, в результате всё содержимое кишечника попадёт в брюшную полость, вызвав опасную для жизни острую хирургическую патологию, называемую перитонитом.
Содержимое кишечника не может проникнуть через блокаду, накапливается в кишечнике, происходит всасывание не только воды и питательных веществ, но и токсинов, которые вызывают тошноту и рвоту. В этом случае необходима неотложная медицинская помощь, так как увеличение давления в кишечнике может вызвать его разрыв, в результате всё содержимое кишечника попадёт в брюшную полость, вызвав опасную для жизни острую хирургическую патологию, называемую перитонитом.
Обследование
Пациентам с подозрением на рак кишечника необходимо провести срочное обследование. При мануальном обследовании в прямой кишке можно нащупать патологическую массу, которая может свидетельствовать о раке прямой кишки, расположенному близко к анальному отверстию. Однако для того, чтобы осмотреть сегменты кишечника за прямой кишкой или подтвердить присутсвие опухолевой массы в прямой кишке, необходимы визуализирующие диагностические исследования.
Эндоскопия, которую при исследовании кишечника называют колоноскопией, является основным методом исследования для диагностирования рака кишечника. Это — амбулаторно проводимая процедура, во время которой производят осмотр прямой и толстой кишки изнутри при помощи специального зонда (эндоскопа). Эндоскоп – это длинный, гибкий пучок кварцевых оптических волокон толщиной приблизительно с палец. Этот инструмент помещают в прямую кишку. Ободочная кишка расширяется при помощи небольшого объёма воздуха, чтобы врач мог осмотреть выстилающие её ткани (изображение видно на видиомониторе). Если какой-то отдел кишечника необходимо оценить более подробно, через эндоскоп вводят инструмент для безболезненной биопсии или получения образца ткани. Эти ткани отправляют в лабораторию для анализа. Микроскопический анализ тканевой биопсии существенно необходим для правильной постановки диагноза и определения стадии рака кишечника.
Это — амбулаторно проводимая процедура, во время которой производят осмотр прямой и толстой кишки изнутри при помощи специального зонда (эндоскопа). Эндоскоп – это длинный, гибкий пучок кварцевых оптических волокон толщиной приблизительно с палец. Этот инструмент помещают в прямую кишку. Ободочная кишка расширяется при помощи небольшого объёма воздуха, чтобы врач мог осмотреть выстилающие её ткани (изображение видно на видиомониторе). Если какой-то отдел кишечника необходимо оценить более подробно, через эндоскоп вводят инструмент для безболезненной биопсии или получения образца ткани. Эти ткани отправляют в лабораторию для анализа. Микроскопический анализ тканевой биопсии существенно необходим для правильной постановки диагноза и определения стадии рака кишечника.
Во время колоноскопии можно осмотреть всю ободочную кишку, а другой метод обследования – сигмоскопия позволяет осмотреть нижнюю треть ободочной кишки, прямую кишку и сигму. Для этого доступно два вида инструментов – ректоскоп и гибкий сигмоскоп. Ректоскоп используют для пациентов, неподготовленных для обследования, т.е. нижняя часть кишечника не очищена при помощи слабительных средств или при помощи клизмы. Однако при помощи ректоскопа можно осмотреть примерно 20 см прямой кишки, в свою очередь гибкий сигмоскоп более сложен в применении, однако позволяет получить изображение большей части нисходящей ободочной кишки и прямой кишки. Если визуализирующие диагностические исследования указывают на то, что необходимо более подробное обследование, нужно проводить полную колоноскопию с биопсией.
Ректоскоп используют для пациентов, неподготовленных для обследования, т.е. нижняя часть кишечника не очищена при помощи слабительных средств или при помощи клизмы. Однако при помощи ректоскопа можно осмотреть примерно 20 см прямой кишки, в свою очередь гибкий сигмоскоп более сложен в применении, однако позволяет получить изображение большей части нисходящей ободочной кишки и прямой кишки. Если визуализирующие диагностические исследования указывают на то, что необходимо более подробное обследование, нужно проводить полную колоноскопию с биопсией.
Очень важно рак кишечника отличить от болезни Крона и тяжёлого неспецифического язвенного колита (нужно отметить, что оба заболевания являются факторами риска для развития рака кишечника). В случае тяжёлого неспецифического язвенного колита эндоскопически можно наблюдать характерные признаки – общее воспаление слизистой оболочки, отёк, хрупкость слизистой с кровоизлияниями. При болезни Крона повторные циклы образования язв, которые сменяются периодами заживления, местами вызывают поднятие участков слизистой оболочки, которая в результате становится похожей на полипы, называемых ненастоящими или псевдополипами.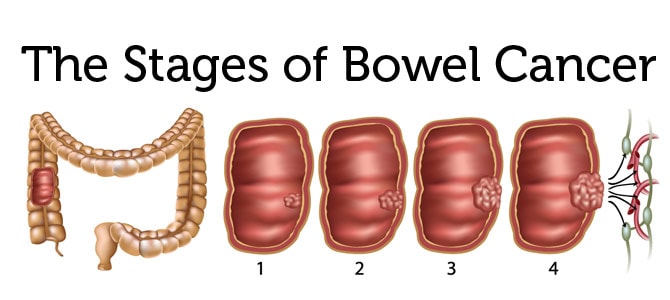 Характерный признак болезни Крона при эндоскопическом обследовании –типичный вид слизистой , похожей на булыжную мостовую.
Характерный признак болезни Крона при эндоскопическом обследовании –типичный вид слизистой , похожей на булыжную мостовую.
Бариевая клизма (или воздушная контрастная бариевая клизма) – метод рентгенологического обследования, котрый применяют для получения изображения ободочной кишки. Два дня до исследования с бариевой клизмой пациент должен принимать лёгкую, в основном жидкую пищу, а вечером перед обследованием нужно принять слабительное средство. В день обследования вводят клизму с барием, в ободочную кишку впускают воздух и делают рентгеновский снимок живота.
Рак толстой, прямой кишки и тонкого кишечника
Рак толстой, прямой кишки и тонкого кишечника
Колоректальный рак (толстой и прямой кишки)
Под колоректальным раком, или раком прямой кишки, понимают совокупность злокачественных опухолей, которые возникают в области толстой и прямой кишок.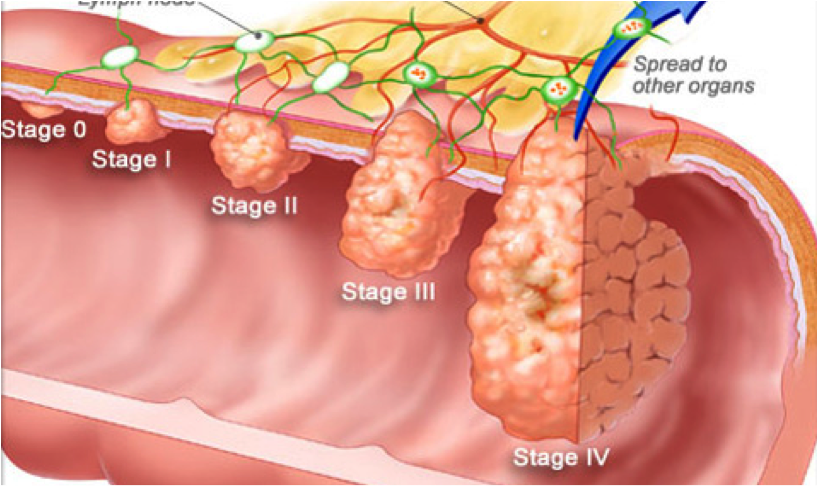 Рак кишечника опасен метастазами (в тяжелых стадиях), которые по кровотоку и лимфотоку переносятся не только в соседние органы, но могут попасть и в легкие и головной мозг.
Рак кишечника опасен метастазами (в тяжелых стадиях), которые по кровотоку и лимфотоку переносятся не только в соседние органы, но могут попасть и в легкие и головной мозг.
В свою очередь толстая и прямая кишка представляют собой отделы пищеварительной системы, или желудочно-кишечного тракта. Как правило, длина толстой кишки составляет от 1,5 до 2 м, а прямой кишки, которая расположена непосредственно перед заднепроходным отверстием (анусом), — 12-15 см.
В России колоректальный рак является третьей по распространенности злокачественной опухолью. Рак тонкого кишечника встречается гораздо реже — в 2% случаев онкологии ЖКТ.
Симптомы при раке тонкого кишечника
Онкология кишечника характеризуется разнообразными и неспецифическими симптомами. К ним можно отнести:
- утомляемость,
- слабость,
- одышку,
- изменение ритма дефекаций,
- появление узкого лентовидного стула,
- запоры или поносы,
- выделение со стулом ярко-красной или темной крови,
- похудание,
- боли в животе,
- спазмы кишечника или вздутие живота.

Подобные симптомы рака кишечника — характерные признаки для массы других заболеваний, например синдрома раздраженного кишечника (спастический колит), неспецифического язвенного колита, болезни Крона, дивертикулита, язвенной болезни желудка, и имитируют рак толстой кишки или рак тонкого кишечника. Только медицинская диагностика позволит выявить действительное заболевание, поэтому не следует затягивать визит к врачу и строить самостоятельные прогнозы.
С момента возникновения рака толстой кишки до появления его симптомов может пройти несколько лет. Признаки рака кишечника зависят от точной локализации опухоли в кишечнике.
Симптомы при раке толстого кишечника и прямой кишки
Правые отделы толстого кишечника весьма вместительны. В силу этого симптомы рака кишечника правых отделов толстой кишки нередко возникают при уже довольно больших размерах новообразования.
Обычно опухоли с правосторонним расположением вызывают железодефицитную анемию, которая связана с медленной кровопотерей в течение длительного периода времени. Подобная анемия вызывает симптомы, как: слабость, утомляемость и одышка.
Подобная анемия вызывает симптомы, как: слабость, утомляемость и одышка.
Левые отделы толстого кишечника по сравнению с правыми более узкие. Следовательно, злокачественные поражения левых отделов чаще сопровождаются частичной или полной обструкцией (нарушением проходимости) кишечника. Этот симптом может говорить о раке толстой кишки. Даже при частичной непроходимости следует немедленно обратиться за диагностикой.
При раке толстой кишки с частичной обструкцией наблюдаются симптомы: запоры, появление узкого (лентовидного) кала, поносы, боли в животе, нередко по типу спазмов, вздутие живота. Выделение с калом ярко-красной крови может указывать на новообразование, расположенное в левых отделах толстого кишечника или в области прямой кишки. Помните, что все вышеперечисленные симптомы могут конечно не являться признаками рака кишечника, но это однозначный повод для обращения за медицинской помощью и тщательной диагностике.
)). Данный способ проведения лучевой терапии снижает риски развития долгосрочных, хронических осложнений со стороны толстого кишечника — повышает прогноз выживаемости.
Как развивается рак кишечника?
2019.09.27
Хотя у кого-то может развиться рак толстой кишки и прямой кишки, он наиболее распространен у людей старше 50 лет. Рак является наиболее распространенным в развитых, стабильных экономиках. Это цена, которую платят за быстрое развитие технологий, которые по мере улучшения качества жизни делают людей менее мобильными и страдают ожирением. Вредные привычки питания (красное мясо, особенно при приготовлении при высоких температурах, избыток животного жира в пище, недостаток пищи, богатой растительной клетчаткой) также негативно влияют на состояние кишечника и способствуют его патологическим процессам. Хотя большинство людей считают, что их генетический код несет в себе риск развития рака кишечника, только менее 10% всех видов рака могут быть объяснены генетическими аномалиями.
На самом деле, ученые считают, что на наш образ жизни больше влияет рак:
Диеты с высоким содержанием красного и обработанного мяса
ожирение
курение
Отсутствие физической активности
Потребление алкоголя
Рак кишечника обычно начинается как «полип». Полипы представляют собой небольшие наросты на внутренних стенках толстой кишки (толстой кишки и прямой кишки). Люди обычно их не чувствуют. Полипы часто не достигают сантиметра, но могут вырасти до нескольких сантиметров. Некоторые люди выращивают только один полип, в то время как другие выращивают несколько полипов. Полипы чаще встречаются у пожилых людей. Полипы вызваны избытком клеток. Клетки слизистой оболочки кишечника постоянно обновляются, но любой измененный ген может заставить слизистые клетки размножаться еще быстрее и без повторного роста. Хотя большинство полипов толстой кишки не становятся раком, практически все виды рака толстой кишки и прямой кишки начинаются с этих опухолей. Первоначально они развиваются как доброкачественные структуры, а затем частично превращаются в злокачественные новообразования.
Полипы представляют собой небольшие наросты на внутренних стенках толстой кишки (толстой кишки и прямой кишки). Люди обычно их не чувствуют. Полипы часто не достигают сантиметра, но могут вырасти до нескольких сантиметров. Некоторые люди выращивают только один полип, в то время как другие выращивают несколько полипов. Полипы чаще встречаются у пожилых людей. Полипы вызваны избытком клеток. Клетки слизистой оболочки кишечника постоянно обновляются, но любой измененный ген может заставить слизистые клетки размножаться еще быстрее и без повторного роста. Хотя большинство полипов толстой кишки не становятся раком, практически все виды рака толстой кишки и прямой кишки начинаются с этих опухолей. Первоначально они развиваются как доброкачественные структуры, а затем частично превращаются в злокачественные новообразования.
Рак также может развиваться из аномальных клеток толстой кишки или прямой кишки, которые вызывают определенные воспалительные заболевания кишечника, такие как болезнь Крона или язвенный колит.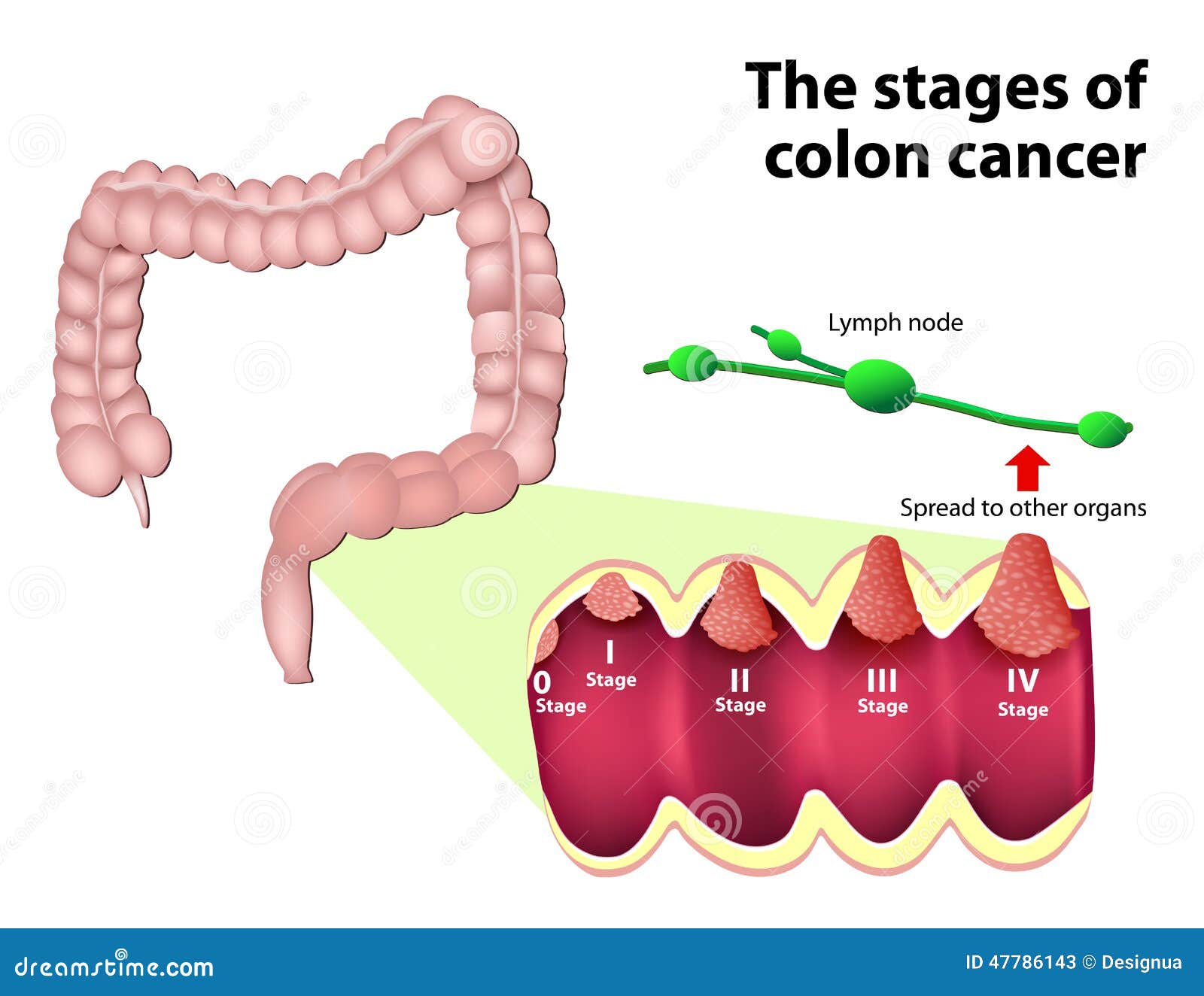
Большинство опухолей толстой кишки и прямой кишки являются «тихими». Они растут медленно и часто не вызывают никаких симптомов. Симптомы начинают появляться по мере значительного прогрессирования заболевания.
Каковы симптомы рака толстой кишки и прямой кишки?
Рак толстой кишки является коварным, потому что он практически невидим на ранних стадиях и может быть случайно обнаружен при отсутствии симптомов или игнорируемых симптомах, и его следует проверить на риск или необычные расстройства кишечника. Врачи могут сделать много исследований, чтобы помочь диагностировать рак кишечника и полипы на ранней стадии. Это:
• Ректоскопия / сигмоидоскопия. Это амбулаторная процедура, используемая для исследования прямой кишки и самой последней части толстой кишки. Использование короткого узкого хирургического инструмента с источником света. При осмотре пациент лежит боком в сложенном положении. Специалист осматривает внутреннюю стенку нижней ободочной кишки. Только прямая кишка может быть просмотрена с помощью ректоскопа. Сигмоидоскоп немного длиннее, и можно увидеть не только прямую кишку, но и прямую кишку. Если обнаружены поражения слизистой оболочки кишечника, эти инструменты могут быть использованы, чтобы взять кусок ткани для исследования.
Сигмоидоскоп немного длиннее, и можно увидеть не только прямую кишку, но и прямую кишку. Если обнаружены поражения слизистой оболочки кишечника, эти инструменты могут быть использованы, чтобы взять кусок ткани для исследования.
• Колоноскопия — аналогично описанной выше процедуре с использованием длинного гибкого инструмента, позволяющего просматривать всю толстую кишку. Эта процедура занимает около 30-40 минут. Во время колоноскопии весь кишечник должен быть полностью пустым. Перед процедурой необходимо очистить кишечник с помощью слабительных средств. Процедура выполняется, когда пациент лежит на боку. При отсутствии анальгезии эта процедура несколько неудобна, но в последнее время она проводится под полной анестезией, так что пациент не испытывает никаких неприятных ощущений. В клинике Kilda эта процедура проводится амбулаторно, и пациенты возвращаются домой после этого.
Компьютерная томография (КТ) является одним из методов рентгенологического исследования, которое включает в себя множество снимков грудной клетки, живота или других областей тела. Фотографические изображения поступают на компьютер, который дает точное представление о местонахождении внутренних органов. Рекомендуется не пить и не есть за несколько часов до теста. Если исследование проводится с использованием контрастного вещества (специального красителя), необходимо принять специальную жидкость за несколько часов до исследования, чтобы обеспечить качество получаемых рентгеновских изображений. Непосредственно перед тестом в прямую кишку вводится трубка, через которую вводится контрастное вещество. Это не приятная процедура, но она обеспечивает качество рентгеновских лучей. Когда пациенту удобно лежать на КТ-столе, начинается обследование. Процедура сканирования не является болезненной, но пациенту нужно около получаса, чтобы бездействовать необходимое количество фотографий. Вы можете вернуться домой сразу после осмотра.
Фотографические изображения поступают на компьютер, который дает точное представление о местонахождении внутренних органов. Рекомендуется не пить и не есть за несколько часов до теста. Если исследование проводится с использованием контрастного вещества (специального красителя), необходимо принять специальную жидкость за несколько часов до исследования, чтобы обеспечить качество получаемых рентгеновских изображений. Непосредственно перед тестом в прямую кишку вводится трубка, через которую вводится контрастное вещество. Это не приятная процедура, но она обеспечивает качество рентгеновских лучей. Когда пациенту удобно лежать на КТ-столе, начинается обследование. Процедура сканирования не является болезненной, но пациенту нужно около получаса, чтобы бездействовать необходимое количество фотографий. Вы можете вернуться домой сразу после осмотра.
Симптомы рака кишечника:
Самым ранним признаком рака толстой кишки может быть кровотечение. Часто опухоли не кровоточат очень хорошо, и признаки кровотечения обнаруживаются только в химических анализах кала.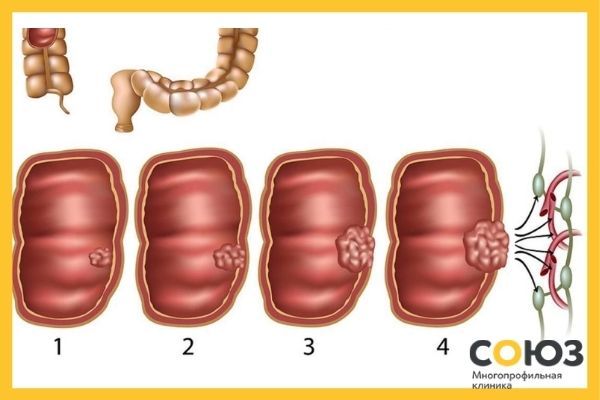 Это называется скрытым кровотечением, что означает, что оно не всегда видно невооруженным глазом. Когда опухоли растут до больших размеров, они могут изменить частоту испражнений или консистенцию стула и вызвать кишечную непроходимость. По мере развития процесса развиваются симптомы:
Это называется скрытым кровотечением, что означает, что оно не всегда видно невооруженным глазом. Когда опухоли растут до больших размеров, они могут изменить частоту испражнений или консистенцию стула и вызвать кишечную непроходимость. По мере развития процесса развиваются симптомы:
Длительное движение кишечника (например, запор или диарея).
Уже невооруженным глазом видна кровь на стуле
Боли в животе, ощущение сытости в кишечнике
Необъяснимая потеря веса
анемия
Постоянная усталость
Что происходит, если обнаружен полип кишечника?
Полипы, поэтому правило удаляется и отправляется в лабораторию для микроскопического анализа. Микроскопический тип полипа может быть использован для определения интервала последующей колоноскопии.
Как лечится рак толстой кишки и прямой кишки?
Большинство полипов толстой кишки могут быть удалены с помощью обычной колоноскопии и исследованы под микроскопом. Большие опухоли удаляются во время операции. Если рак обнаружен на ранних стадиях, операция может вылечить болезнь. Прогрессирующий колоректальный рак лечится различными способами, в зависимости от его локализации и степени распространения. Лечение включает хирургическое вмешательство, лучевую терапию, химиотерапию и таргетную терапию.
Если рак обнаружен на ранних стадиях, операция может вылечить болезнь. Прогрессирующий колоректальный рак лечится различными способами, в зависимости от его локализации и степени распространения. Лечение включает хирургическое вмешательство, лучевую терапию, химиотерапию и таргетную терапию.
Лица с высоким риском старше 50 лет рекомендуются для скрининга колоректального рака: один раз в год анализ кала является простым тестом на скрытое кровотечение. Колоноскопия должна выполняться, если результаты анализов кала не соответствуют норме.
Колоректальный рак — распространенность, симптомы, скрининг и диагностика
Рассказывает Анвар Йулдашев —
колопроктолог, хирург-онколог, к.м.н.
Что такое колоректальный рак
«Колоректальный рак» — собирательное понятие для рака (опухоли) различных отделов толстой (colon) и прямой (rectum) кишки. Среди множества онкологических заболеваний эта патология остается наименее освещенной и наиболее покрытой мифами и страхами пациентов, но, тем не менее, современные возможности ранней диагностики дают основания считать КРР на ~ 95% предотвращаемым раком.
Распространенность колоректального рака
Статистика развитых стран мира свидетельствует о неуклонном росте впервые выявленных случаев рака толстой и прямой кишки по сравнению со злокачественными опухолями любой другой локализации, кроме рака легкого. В мире, в целом, заболеваемость неодинакова: самые высокие показатели заболеваемости в Австралии и Новой Зеландии, Европе и Северной Америке, а самые низкие — в Африке и Центральной и Южной Азии. Такие географические различия, по всей видимости, определяются степенью влияния факторов риска КРР — особенностей диеты, вредных привычек, экологических факторов на фоне генетически обусловленной восприимчивости к развитию данного вида рака.
В России колоректальный рак занимает одну из ведущих позиций. Среди мужчин, заболевших злокачественными новообразованиями, КРР находится на 3-м место после рака легкого и желудка, а у женщин, соответственно, после рака молочной железы и рака кожи. Тревожным фактом является высокий уровень летальности на 1-м году жизни после установления диагноза, обусловленный тем, что при первичном обращении пациентов к врачу запущенные формы рака (III-IV стадии) уже имеют более 70% пациентов с раком ободочной кишки и более 60% пациентов с раком прямой кишки, при этом хирургическому лечению подвергается около 40% больных.
В США ежегодно регистрируется приблизительно 140 000 новых случаев болезни и около 50 000 летальных исходов по поводу КРР. Удивительно, но именно в США отмечается медленная, но постоянная тенденция снижения заболеваемости КРР, а показатели выживаемости при КРР – одни из самых высоких в мире. Данные отчетности Национального института рака США показывают, что 61% пациентов с данным диагнозом преодолел пятилетнюю выживаемость.
В США и многих других западных странах улучшение результатов достигнуто, в частности, своевременным обнаружением и удалением полипов толстой кишки, диагностикой КРР на ранней стадии и более эффективным лечением. К сожалению, во многих странах с ограниченными ресурсами и иной инфраструктурой здравоохранения, особенно в Центральной и Южной Америке и Восточной Европе, смертность от КРР продолжает расти.
Факторы риска развития колоректального рака
Колоректальный рак чаще всего развивается как перерождение аденоматозных (железистых) полипов.
Несмотря на то, что наследственная предрасположенность значительно увеличивает риск развития КРР, большинство случаев является спорадическими (иными словами — непредсказуемыми, эпизодическими), а не семейными: приблизительно 80-95 % случаев спорадических против 5-20%, имеющих наследственную причину. Но среди всех других видов рака у человека КРР проявляет наибольшую связь с семейной заболеваемостью. Исследования молекулярных механизмов развития колоректального рака выявили ряд генетических нарушений, большинство из которых наследуется по аутосомно-доминантному типу и значительно повышает риск развития рака. Семейный аденоматозный полипоз и синдром Линча (наследственный неполипозный колоректальный рак) являются наиболее распространенными из семейных видов рака с изученными генетическими дефектами, вместе на их долю приходится лишь около 5% случаев колоректального рака.
Из других наиболее известных предрасполагающих факторов стоит отметить воспалительные заболевания кишечника (язвенный колит, болезнь Крона) — риск рака увеличивается с продолжительностью течения этих заболеваний. Общая заболеваемость колоректального рака начинает увеличиваться примерно через 8 –10 лет после возникновения воспалительного заболевания кишечника и возрастает до 15-20% через 30 лет. Главными факторами риска являются длительность заболевания, распространенность поражения, молодой возраст и наличие осложнений.
Возраст является значимым фактором риска: колоректальный рак является редкостью до 40 лет, однако частота колоректального рака увеличивается в каждом последующем десятилетии и достигает максимума в 60-75 лет.
Существуют факторы, которые повышают риск развития колоректального рака. Установлено, что популяции людей, в которых заболеваемость колоректального рака высока, употребляют пищу, бедную клетчаткой, но при этом с высоким содержанием животного белка, жира и рафинированных углеводов. Ожирение примерно в 1,5 раза увеличивает риск развития колоректального рака, причем в большей степени у мужчин. Избыточное употребление алкоголя и курение также находятся в числе факторов, повышающих спорадическую заболеваемость полипозом толстого кишечника и колоректального рака, и значительно увеличивают риск рака у пациентов с наследственными заболеваниями толстого кишечника (например, с синдромом Линча).
Что такое скрининг колоректального рака?
Это методы активного выявления лиц с факторами риска развития КРР или с бессимптомно протекающим КРР, основанные на применении специальных методов диагностики. Скрининговые исследования при колоректальном раке помогают значительно уменьшить вероятность его развития, так как позволяют выявить предраковое заболевание кишечника или рак на ранней стадии и своевременно оказать лечебную помощь.
В первую очередь скринингу подлежат лица, у которых среди родственников первой линии (у детей, родителей, братьев и сестер) имеются случаи рака толстой или прямой кишки, аденомы и воспалительные заболевания кишечника. Наличие у родственника такого диагноза увеличивает риск примерно в 2 раза по сравнению с популяцией в целом.
Рекомендации ряда научных сообществ по изучению колоректального рака (American College of Gastroenterology, Multisociety Task Force on Colorectal Cancer from the American Cancer Society, American College of Radiology) содержат указания по срокам проведения первой колоноскопии у следующих пациентов:
-
раннее, до 40 лет, у пациентов, имеющих ближайших родственников с аденомой кишечника, диагностированной в возрасте до 60 лет;
-
в срок на 10-15 лет раньше, чем был выявлен самый «молодой» КРР в семье, и/или этот диагноз был установлен в 60 лет и моложе.
Сроки скрининговых исследований могут быть изменены, если пациент имеет дополнительные факторы риска КРР: радиационные облучения брюшной полости в раннем возрасте по поводу рака, диагноз акромегалии (при котором возможно развитие аденоматоза толстой кишки), перенесенная трансплантация почки (как причина долгосрочной иммуносупрессивной терапии).
Симптомы колоректального рака
Опухоли толстой и прямой кишки растут медленно, и проходит достаточно большой период времени, прежде чем могут появиться первые признаки. Симптомы зависят от места расположения опухоли, типа, степени распространения и осложнений. Особенностью колоректального рака является то, что он «дает знать» о себе достаточно поздно. Иначе говоря, такая опухоль не видна и неощутима пациентом; лишь только когда она вырастает до значительных размеров и прорастает в соседние органы и/или дает метастазы, пациент начинает ощущать дискомфорт, боли, отмечать кровь и слизь в стуле.
Правый отдел толстой кишки имеет большой диаметр, тонкую стенку и ее содержимое – это жидкость, поэтому закупорка просвета кишки (обтурация) развивается в последнюю очередь. Чаще пациентов беспокоит желудочно-кишечный дискомфорт, обусловленный расстройствами функций соседних органов — желудка, желчного пузыря, печени, поджелудочной железы. Кровотечение из опухоли обычно скрытое, и утомляемость и утренняя слабость, вызванные анемией, могут быть единственными жалобами. Опухоли иногда становятся достаточно большими, что позволяет прощупать их через брюшную стенку, прежде чем появятся другие признаки.
Левый отдел толстой кишки имеет меньший просвет, каловые массы в нем — полутвердой консистенции, и опухоль имеет тенденцию по кругу суживать просвет кишки, вызывая кишечную непроходимость. Застой кишечного содержимого активирует процессы гниения и брожения, что сопровождается вздутием кишечника, урчанием в животе. Запор сменяется обильным жидким, зловонным стулом. Больного беспокоят коликообразные боли в животе. Стул может быть смешан с кровью: кровотечение при раке толстой кишки наиболее часто связано уже с распадом или изъязвлением опухоли. У некоторых пациентов наблюдаются симптомы прободения кишки с развитием перитонита.
При раке прямой кишки основным признаком является кровотечение при дефекации. Всякий раз, когда наблюдается кровотечение или выделение крови из заднего прохода, даже при наличии выраженного геморроя или дивертикулярной болезни, должен быть исключен сопутствующий рак. Могут присутствовать позывы на дефекацию и ощущение неполного опорожнения кишечника. Боль появляется при вовлечении тканей, окружающих прямую кишку.
В ряде случаев, еще до появления кишечных симптомов у пациентов могут обнаруживаться признаки метастатического поражения – распространения опухоли в другие органы, например, увеличение печени, асцит (скопление жидкости в брюшной полости), увеличение надключичных лимфатических узлов.
Нарушение общего состояния больных может наблюдаться и на ранних стадиях и проявляется признаками анемии без видимого кровотечения, общим недомоганием, слабостью, иногда повышением температуры тела. Эти симптомы характерны для множества заболеваний, но их появление стать поводом для немедленного обращения к врачу общей практики.
У колоректального рака существует много «масок», поэтому следует обратиться к врачу за консультацией:
-
при повышенной утомляемости, одышке, нехарактерной для пациента бледности, если ранее их не было;
-
при длительных запорах или поносах;
-
при частых/постоянных болях в области живота;
-
при наличии видимой крови в кале после дефекации;
-
при наличии скрытой крови в анализе кала.
При острой боли в области живота, при вздутии или асимметрии живота, при отсутствии отхождения стула и газов следует вызвать «скорую помощь» или срочно обратиться за медицинской помощью.
Скрининг и диагностика КРР
При наличии описанных выше жалоб, а также у пациентов, принадлежащим к группе высокого риска по заболеванию КРР, проводится обследование. Наиболее информативным и общепринятым методом ранней диагностики служит колоноскопия – эндоскопическое (внутрипросветное) исследование слизистой оболочки прямой, толстой кишки и части тонкой кишки (на протяжении примерно 2 м). Все патологические измененные ткани и полипы будут либо полностью удалены при колоноскопии, либо от них будут взяты кусочки и отправлены на гистологическое исследование. Если образование находится на широком основании или не может быть безопасно удалено при колоноскопии, врач рассмотрит вопрос о проведении хирургического вмешательства.
Как только диагностирован рак, пациентам необходимо выполнить компьютерную томографию брюшной полости и грудной клетки с целью выявления метастатических поражений, а также лабораторные исследования для оценки выраженности анемии.
У 70 % пациентов с колоректальным раком наблюдается повышение уровня раково-эмбрионального антигена сыворотки (РЭА) и онкомаркера СА19.9. В дальнейшем мониторинг РЭА и СА19.9 может быть полезным для ранней диагностики рецидива опухоли. По показаниям исследуются и другие маркеры колоректального рака.
Основным скрининговым исследованием у пациентов старше 50 лет со средней степенью риска является колоноскопия. При наличии полипов или другой патологии в толстой и прямой кишке регулярность исследований может возрастать до ежегодных или каждые 3-10 лет. Оценивая степень риска развития колоректального рака у пациентов с заболеваниями кишечника, врач принимает решение о частоте проведения исследований индивидуально для каждого больного.
Лишь только такая активная позиция врачей по поводу ранней диагностики полипов и профилактике опухолей толстой и прямой кишки привела к замедлению темпов роста заболеваемости колоректального рака в США.
Лечение колоректального рака
Хирургическое лечение колоректального рака может быть проведено у 70-95 % пациентов без признаков метастатической болезни. Хирургическое лечение заключается в удалении сегмента кишки с опухолью с местным лимфатическим аппаратом с последующим соединением концов кишки (созданием анастомоза) для сохранения естественной способности к опорожнению кишечника. При раке прямой кишки объем операции зависит от того, на каком расстоянии от анального отверстия расположена опухоль. Если необходимо полностью удалить прямую кишку, формируется постоянная колостома (хирургически созданное отверстие в передней брюшной стенке для выведения кишки), через которую содержимое кишечника будет опорожняться в калоприемник. Учитывая современные достижения медицины и приспособления для ухода за колостомой, негативные последствия этой операции сводятся к минимуму.
При наличии метастазов в печени у неистощенных пациентов рекомендуется удаление ограниченного числа метастазов в качестве дальнейшего метода хирургического лечения. Эта операция выполняется, если первичная опухоль была полностью удалена, метастаз печени находится в одной доле печени и отсутствуют внепеченочные метастазы. Выживаемость после операции в течение 5 лет составляет 6- 25 %.
ВАЖНО!!!
Эффективность лечения колоректального рака зависит от того, на какой стадии болезни пациент обратился к врачу. Только ранняя диагностика колоректального рака позволяет максимально использовать весь спектр современных методов лечения и добиться удовлетворительных результатов.
Внимательное отношение к своему организму и своевременное обращение за квалифицированной медицинской помощью увеличивает шансы на продолжение активной жизни даже при таком серьезном онкологическом заболевании.
симптомы, признаки, профилактика и лечение злокачественной опухоли кишечника
Рак кишечника – патологический процесс развития злокачественной опухоли, образовавшейся в эпителиальной ткани тонкого или толстого кишечника. При ее формировании нормальные клетки эпителия трансформируются в атипичные, склонные к быстрому, неконтролируемому делению. В 99% случаев заболевание развивается в толстом кишечнике и называется колоректальным раком. По распространенности в возрастной группе от 45 лет и старше оно занимает второе место.
Симптомы
При раке кишечника первые симптомы, как правило, незначительны, и многие пациенты не обращают на них внимания. Следует обязательно посетить гастроэнтеролога или проктолога при появлении:
- чередования запоров и диареи без существенных изменений в рационе питания;
- постоянного дискомфорта – вздутия живота, периодически ощущаемых болей;
- при дефекации – ощущения неполного завершения процесса;
- частых позывов к дефекации, нередко болезненных;
- снижения работоспособности, постоянной усталости;
- анемии;
- беспричинной потери веса.
С течением времени перечисленные проявления усиливаются, к ним присоединяются более выраженные симптомы рака кишечника:
- затрудненная дефекация, сопровождающаяся болью схваткообразного характера;
- лентообразные или слишком тонкие каловые массы, часто с примесью крови;
- длительная изжога, кислая отрыжка, горький привкус во рту;
- периодическая тошнота и рвота;
- острые боли в области живота, сопровождающиеся повышением температуры;
- болезненное мочеиспускание, примесь крови в моче.
Причины и факторы риска
До сих пор точно не установлен механизм развития онкологии кишечника. Однако факторы, повышающие вероятность заболевания, изучены достаточно хорошо. Среди них:
- унаследованная предрасположенность;
- наличие полипов в кишечнике;
- хронические заболевания воспалительного характера – болезнь Крона, язвенный колит, дивертикулез, хроническая непроходимость;
- несбалансированное питание с чрезмерным количеством красного мяса, копченостей, острых приправ, жирной и жареной пищи;
- воздействие ионизированного излучения, канцерогенных соединений;
- ожирение, малоподвижный образ жизни;
- возраст старше 45 лет.
Стадии
При появлении признаков рака кишечника важно определить стадию заболевания, так как от этого напрямую зависит выбор стратегии лечения. Различают четыре основных, к которым нередко добавляют так называемую нулевую стадию – этап, на котором в кишечнике появляются доброкачественные новообразования (полипы) или хронические воспаления с эрозией слизистой оболочки. Эти состояния часто становятся предраковыми.
- Опухоль по размерам не превышает 2 см и располагается в пределах слизистой оболочки. Лимфоузлы не поражены.
- Размеры опухоли увеличиваются до 5 см, злокачественная ткань распространяется в подслизистый слой. Поражены два-три регионарных лимфоузла, метастазов нет.
- Новообразование разрастается до 10 см, проникает в мышечный слой кишечной стенки, но за пределы органа не выходит. Возможно частичное или полное перекрытие кишечного просвета. Поражены практически все регионарные лимфоузлы, обнаруживаются метастазы в расположенных рядом органах.
- Опухоль разрастается более 10 см, прорастает сквозь все слои стенки кишечника и проникает в соседние ткани. Начинается распад раковой ткани с распространением раковых клеток по всему организму – в отдаленные лимфоузлы и органы. Наличие отдаленных метастазов – основной признак четвертой стадии, независимо от размеров раковой опухоли.
Диагностика
Лабораторная и инструментальная диагностика рака кишечника включает следующие процедуры:
-
биохимический анализ крови для выявления уровня билирубина, АЛТ, АСТ;
- анализ на онокомаркеры;
-
колоноскопия – исследование внутренних стенок толстого кишечника при помощи эндоскопа с биопсией ткани обнаруженных новообразований;
-
ирригоскопия – рентгеновское исследование кишечника, выполняемое с рентгеноконтрастным веществом, для выявления деформированных участков, сужений;
-
УЗИ брюшной полости для выявления метастазов в других органах;
-
КТ брюшной полости, необходимое для определения размеров опухоли, ее распространенности и точной локализации.
Кроме того, может возникнуть необходимость в дополнительных исследованиях органов грудной клетки, печени, головного мозга и других органов при подозрении на метастазирование в них.
Внимание!
Вы можете бесплатно получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (высокотехнологичной медицинской помощи).
Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7 (495) 775-73-60 , или можете прочитать более подробно здесь…
Лечение
Тактика лечения опухоли кишечника, симптомы которой описаны выше, для каждого пациента определяются индивидуально в зависимости от стадии болезни, возраста и общего состояния пациента, локализации патологического образования и других факторов. Как правило, онкологи используют комбинацию нескольких методов для достижения результата наиболее щадящим путем.
-
Хирургия. На ранних стадиях хирург удаляет участок кишечника, пораженный болезнью, а образцы удаленной ткани отправляет на гистологический анализ. Край удаленной ткани не должен содержать злокачественно измененных клеток, иначе вмешательство приходится повторить. При неоперабельной опухоли, перекрывающей просвет кишечника, выполняют паллиативное вмешательство – формируют колостому (отверстие для отхождения каловых масс) или устанавливают стент для расширения просвета.
-
Химиотерапия. Сильнодействующие препараты назначают перед операцией для сокращения размеров злокачественной ткани, после вмешательства – для предупреждения рецидивов. При неоперабельной опухоли химиопрепараты увеличивают продолжительность жизни больного и снижают неблагоприятную симптоматику.
-
Лучевая терапия. Часто ионизированное излучение сочетают с химиопрепаратами для достижения наибольшей результативности процедур.
-
Таргетная терапия. Препараты, нацеленные на определенные типы белка, назначают для блокирования роста и деления клеток. Их назначают на поздних стадиях для уменьшения роста опухоли, чтобы продлить срок жизни пациента.
-
Иммунотерапия. Новое направление в онкологии использует собственную иммунную систему организма для борьбы с опухолью. Препараты разблокируют иммунные клетки, тем самым стимулируя их атаковать злокачественные клетки.
Прогнозы
Пятилетний прогноз выживаемости при раке кишечника составляет:
- на первой стадии болезни – до 95%;
- на второй стадии –до 90%;
- на третьей стадии – от 55 до 70%
- на четвертой стадии – около 30%.
Профилактика
Основные меры профилактики рака кишечника заключаются в соблюдении правил здорового питания, своевременном лечении воспалительных заболеваний, уменьшения стрессов. Людям после 45 лет необходимо ежегодно проходить скрининговое обследование, чтобы исключить бессимптомное развитие опухоли.
Реабилитация
Восстановление после операции по удалению опухоли – это длительный и сложный процесс, который пациенту необходимо пройти, чтобы вернуться к обычной жизни. Его основой является специальная диета при раке кишечника, соблюдать которую больному придется до конца жизни. Особенно сложно тем, у кого сформирована колостома для вывода каловых масс. Принять такой образ жизни помогают специалисты-психологи.
Диагностика и лечение рака кишечника в Москве
Если у вас появились симптомы рака кишечника, для проведения диагностики и последующего лечения онкозаболевания обратитесь в клинику «Медицина». Здесь вас ожидают:
- высококвалифицированные специалисты – онкологи, гастроэнтерологи, хирурги, рентгенологи;
- современное диагностическое оборудование последнего поколения;
- превосходно оснащенная лаборатория, выполняющая все виды анализов;
- комфортабельное стационарное отделение.
Позвоните, чтобы узнать больше по интересующей вас проблеме и записаться на прием.
Вопросы и ответы
Как распознать рак кишечника?
Начальные симптомы рака кишечника похожи на ряд других, менее опасных заболеваний, поэтому больные часто не обращают на них внимания. Если у вас без видимой причины:
- пропал аппетит, появилось отвращение к мясным блюдам;
- периодически побаливает живот;
- постоянно ощущается дискомфорт в животе, усилилось газообразование;
- начались длительные запоры, чередующиеся с приступами поноса;
это означает, что следует как можно скорее обратиться к гастроэнтерологу или проктологу для обследования.
Лечится ли рак кишечника?
Больные с опухолью кишечника подлежат лечению на любой стадии рака. Шансы на полное избавление от злокачественной патологии сохраняются даже в самых запущенных случаях.
Рак кишечника с метастазами: сколько живут больные?
Без медицинской помощи срок жизни больного с метастазами в другие органы составляет 6-11 месяцев, в зависимости от скорости развития вторичных опухолей. При прохождении курса лечения процент пятилетней выживаемости у пациентов с метастазами составляет 30-45%, т.е. не менее тридцати человек из ста проживают более пяти лет после операции.
Внимание!
Вы можете бесплатно вылечить это заболевание и получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (выскокотехнологичной медицинской помощи).
Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7(495) 775-73-60, или на странице ВМП по ОМС
Список источников
- Цуканов А.С., Шелыгин Ю.А., Ачкасов С.И., Фролов С.А., Кашников В.Н., Кузьминов А.М., Пикунов Д.Ю., Шубин В.П. Принципы диагностики и персонифицированного лечения наследственных форм колоректального рака. Вестник Российской академии медицинских наук. — 2019
- Ассоциация онкологов России. Практические рекомендации по лекарственному лечению больных раком ободочной кишки. — 2014
- В.В. Мартынюк. Рак ободочной кишки (заболеваемость, смертность, факторы риска, скрининг).Санкт-Петербургская медицинская академия последипломного образования. — 2000
Рак прямой кишки — первые симптомы, виды, метастазы, лечение
Рак прямой кишки с метастазами
Hа прямой кишки метастазирует чаще всего в:
- Тазовые, Регионарные и забрюшинные лимфоузлы;
- Печень;
- Легкие и плевру;
- Полые органы брюшной полости и брюшину;
- Головной мозг;
- Плоские кости и позвоночник.
В 95% случаев метастазирование происходит в первую очередь в печень, которая увеличивается в размерах и становится более плотной. Это проявляется дискомфортом и тяжестью в области правого подреберья. В процессе роста здоровая ткань замещается метастатической, что приводит к нарушениям работы печени. Внешне это проявляется желтушностью кожных покровов.
На втором месте по частоте развития отдаленных метастазов является канцероматоз — поражение брюшины. Из-за ее раздражения и нарушения функций происходит скопление жидкости внутри. Тоже самое происходит и в полости плевры с констатацией одностороннего или двухстороннего гидроторакса.
Виды рака прямой кишки
Вид опухоли диагностируются после гистологических и иммуноцитохимических анализов. Клиника СОЮЗ предлагает гистологические и иммуногистохимические исследования самой высокой степени достоверности. Лабораторные исследования курируются ведущими гистологами Израиля, Испании и России. Определение вида рака нужно для определения тактики лечения (протокола) и составления прогноза.
В зависимости от строения опухоли рак прямой кишки делится на:
Аденокарциному. Самый популярный вид опухоли прямой кишки. Обнаруживается в 75-80% случаев. Происходит из железистой ткани и встречается чаще всего у людей после 50 лет. В процессе исследования возможно определить степень дифференцировки опухолевой ткани. Делятся на высокодифференцированную, умеренно дифференцированную, низко дифференцированную и недифференцированную опухоль. Недифференцированная опухоль отличается особой злокачественностью.
Перстневидно-клеточный рак. Обнаруживается в 3-4% случаев. Называется так по причине особенностей внешнего вида опухолевых клеток: в центре клетки наблюдается просвет, а снаружи узкий ободок с клеточным ядром. Данный вид рака характеризуется неблагоприятным течением, подавляющее большинство пациентов погибают в первые 3 года.
Плоскоклеточный рак. Третий по распространенности вид опухоли прямой кишки, который составляет 2-5%. При этом виде опухоли характерно раннее метастазирование. Зачастую причину возникновения связывают с папилломавирусной инфекцией. Почти всегда встречается в нижней части прямой кишки, ближе к анальному каналу. Лучевая терапия считается самым эффективным методом лечения данного вида рака.
Солидный рак прямой кишки. Диагностируется редко. Данный вид опухоли образуется из железистой ткани и состоит из низкодифференцированных раковых клеток, но он уже не похожи на железистые и располагаются пластами.
Скирозный рак (скир) – еще один редко встречаемый вид опухоли. Характерна тем, что содержит относительно мало раковых клеток и довольно много межклеточного вещества.
Рак кишечника — Симптомы — NHS
Симптомы рака кишечника могут быть незаметными и не обязательно вызывать недомогание. Тем не менее, стоит попробовать простые методы лечения в течение короткого времени, чтобы увидеть, поправятся ли они.
Более 90% людей с раком кишечника имеют 1 из следующих сочетаний симптомов:
- стойкое изменение привычки кишечника — более частое мочеиспускание, с более жидким, жидким испражнениями и иногда с болью в животе (животе)
- кровь в фекалиях без других симптомов геморроя — маловероятно, что причиной является геморрой
- боль в животе, дискомфорт или вздутие живота, всегда вызываемые едой — иногда приводящие к уменьшению количества количества съеденной пищи и потери веса
Запор, при котором стул становится тяжелее, реже, редко бывает вызван серьезными заболеваниями кишечника.
У большинства людей с этими симптомами нет рака кишечника.
Когда обращаться за медицинской помощью
Обратитесь к терапевту, если у вас есть какие-либо симптомы рака кишечника в течение 3 недель или более.
Подробнее о диагностике рака кишечника
Непроходимость кишечника
В некоторых случаях рак кишечника может остановить прохождение пищеварительных отходов через кишечник. Это называется непроходимостью кишечника.
Симптомы кишечной непроходимости могут включать:
- перемежающуюся и иногда сильную боль в животе — на это всегда покупают еду
- непреднамеренная потеря веса — с постоянной болью в животе
- постоянное набухание животик — с болями в животе
- болею — с постоянным вздутием живота
Непроходимость кишечника требует неотложной медицинской помощи. Если вы подозреваете непроходимость кишечника, обратитесь в отделение неотложной помощи (A&E) ближайшей больницы.
Дополнительная информация
Последняя проверка страницы: 10 октября 2019 г.
Срок следующей проверки: 10 октября 2022 г.
Признаки и симптомы рака прямой кишки
Симптомы колоректального рака могут быть незначительными или отсутствовать на ранних стадиях заболевания, хотя могут быть некоторые ранние предупреждающие признаки. Симптомы колоректального рака могут не развиться до тех пор, пока болезнь не перейдет во II стадию или выше. Регулярные скрининговые тесты на рак толстой или прямой кишки, особенно с колоноскопией, рекомендуются как часть плана здравоохранения для лиц старше 50 лет или лиц моложе 50 лет, которые относятся к группе высокого риска или имеют семейный анамнез заболевания или других видов рака. .Поговорите со своим врачом о том, когда вам следует начать регулярный скрининг на колоректальный рак.
Для диагностики рака прямой кишки можно использовать несколько тестов. Эти тесты могут включать колоноскопию или другие эндоскопические процедуры, тесты стула или другие лабораторные тесты, или МРТ, компьютерную томографию или ПЭТ / КТ-сканирование. Во многих случаях может потребоваться биопсия. Эти визуализационные и лабораторные тесты также могут использоваться для отслеживания размера опухолей и отслеживания реакции на лечение.
Ранние признаки колоректального рака
Большинство видов рака толстой или прямой кишки развиваются из полипов, поэтому скрининг с целью их обнаружения и удаления, когда они впервые образуются, помогает предотвратить их перерастание в рак.
Если колоректальный рак на ранней стадии действительно вызывает симптомы, ранние предупреждающие признаки могут включать внезапную потерю веса и / или узкий ленточный стул. К другим распространенным ранним признакам колоректального рака относятся:
- Ректальное кровотечение яркого или темно-красного цвета
- Табуреты узкие
- Тенезмы — ощущение, что вам нужно опорожнить кишечник, но ничего не выходит.
- Анемия, вызванная дефицитом железа
- Постоянные боли в животе
- Необъяснимая потеря веса
Хотя эти симптомы могут быть вызваны другими, менее серьезными заболеваниями, такими как геморрой, язвы и болезнь Крона, их следует обсудить с врачом.Кровь в стуле, даже если она появляется периодически, никогда не следует игнорировать.
Местные симптомы колоректального рака
Местные симптомы — это симптомы, которые поражают только толстую и / или прямую кишку и не распространились на отдаленные органы. Общие местные симптомы включают:
- Запор
- Диарея
- Чередование диареи и запора или другие изменения кишечника
- Ректальное кровотечение или кровь в стуле
- Вздутие живота, спазмы или дискомфорт
- Ощущение, что кишечник не опорожняется полностью
- Стул тоньше обычного
Если вы испытываете эти возможные симптомы колоректального рака в течение длительного периода времени, важно, чтобы вы посетили врача.
Системные симптомы колоректального рака
Симптомы системного колоректального рака могут поражать не только пищеварительный тракт, но и все ваше тело. Общие системные симптомы колоректального рака включают:
Симптомы рака толстой кишки
На стадии I рака толстой кишки не могло развиться никаких явных признаков или симптомов. По мере развития симптомов они могут варьироваться в зависимости от размера опухоли и ее расположения в толстой кишке. Ранние симптомы могут поражать только толстую кишку и приводить к изменениям в работе кишечника.По мере роста рака он может распространяться, вызывая системные симптомы, влияющие на все ваше тело, такие как усталость и потеря веса. Некоторые изменения в привычках кишечника, которые можно рассматривать как признаки рака толстой кишки, включают:
- Изменение частоты дефекации
- Запор
- Изменение консистенции стула (жидкий или водянистый стул)
- Кровь в стуле (в виде ярко-красных пятен или темного смолистого стула)
- Ректальное кровотечение
- Боль в животе, вздутие живота или спазмы
- Постоянное ощущение, что вы не можете полностью опорожнить кишечник
Симптомы рака прямой кишки
Симптомы рака прямой кишки могут быть аналогичны симптомам других заболеваний кишечника, таких как язвенный колит или болезнь Крона.Но хотя симптомы воспалительного заболевания кишечника могут ослабевать в периоды ремиссии, симптомы рака прямой кишки могут быть более серьезными и стойкими по мере развития рака. Опухоли в прямой кишке могут изменить консистенцию, форму или частоту испражнений. Симптомы могут усиливаться и становиться более серьезными, поскольку рак распространяется по прямой кишке или, возможно, в толстую кишку. Признаки рака прямой кишки, связанные с привычками кишечника, могут включать:
- Диарея
- Запор
- Неспособность полностью опорожнить кишечник
- Окровавленный стул
- Изменение размера или формы табуретов
Симптомы метастатического колоректального рака
Пациенты с метастатическим колоректальным раком не всегда могут заметить симптомы до постановки диагноза.Симптомы метастатического колоректального рака могут зависеть от размера опухоли или опухолей и от того, где рак распространился за пределы толстой или прямой кишки. Например:
Если поражены кости , симптомы могут включать боль, переломы, запор и / или высокий уровень кальция.
Если поражены легкие , симптомы могут включать одышку, затрудненное дыхание, кашель, боль и / или усталость.
Если поражена печень , симптомы могут включать тошноту, усталость, отек ног и рук, увеличение обхвата живота и / или желтуху.
Если поражены лимфатические узлы брюшной полости , это может вызвать вздутие живота, вздутие живота и / или потерю аппетита.
Если поражен головной и / или спинной мозг , симптомы могут включать боль, спутанность сознания, потерю памяти, головную боль, нечеткость или двоение в глазах, затрудненную речь и / или судороги.
Консультации и помощь специалиста
Чтобы понять, когда симптомы являются признаком чего-то серьезного, либо диагностировать заболевание, либо подтвердить предыдущий диагноз, требуется опыт специалистов, прошедших подготовку и имеющих опыт лечения колоректального рака.В Центрах лечения рака Америки® (CTCA) наши специалисты по колоректальному раку лечат все стадии заболевания.
Следующая тема: Какие бывают типы колоректального рака?
Рак толстой кишки, прямой кишки и кишечника | Симптомы и лечение
Что такое рак кишечника?
Dr Sarah Jarvis MBE
Где толстая и прямая кишки?
Ободочная и прямая кишки являются частями кишечника или кишечника (желудочно-кишечного тракта). Кишечник начинается у рта и заканчивается у заднего прохода.Когда мы едим или пьем, пища и жидкость проходят по пищеводу (пищеводу) в желудок. Желудок сбивает пищу, а затем передает ее в тонкий кишечник.
Схема с названиями частей кишечника
Тонкая кишка (тонкий кишечник) имеет длину несколько метров и является местом, где пища переваривается и всасывается. Затем непереваренная пища, вода и продукты жизнедеятельности попадают в толстую кишку (толстую кишку). Основная часть толстой кишки — это толстая кишка, длина которой составляет около 150 см.Он разделен на четыре части: восходящую, поперечную, нисходящую и сигмовидную кишку. Некоторое количество воды и солей всасывается в организм из толстой кишки. Последняя часть толстой кишки называется прямой кишкой, ее длина составляет около 15 см. В прямой кишке накапливается стул (фекалии) до того, как они выходят из заднего прохода.
Что такое колоректальный рак?
Рак толстой или прямой кишки иногда называют колоректальным раком, раком кишечника или раком толстой кишки. Это один из самых распространенных видов рака в Великобритании.(Напротив, рак тонкой кишки встречается редко.) Рак кишечника может поражать любую часть толстой или прямой кишки. Однако чаще всего он развивается в нижней части нисходящей ободочной кишки, сигмовидной или прямой кишке.
Рак кишечника обычно развивается из небольшого мясистого разрастания (полипа), который образовался на слизистой оболочке толстой или прямой кишки (см. Ниже). Иногда рак кишечника начинается с клетки в слизистой оболочке толстой или прямой кишки, которая становится злокачественной.
(Некоторые редкие типы рака возникают из различных других клеток в стенке толстой или прямой кишки.Например, карциноид, лимфома и саркома. В данной брошюре они не рассматриваются.) По мере того, как раковые клетки размножаются, они образуют опухоль. Опухоль глубже проникает в стенку толстой или прямой кишки. Некоторые клетки могут оторваться в лимфатические каналы или кровоток. Затем рак может распространиться (метастазировать) в соседние лимфатические узлы или в другие части тела — чаще всего в печень и легкие.
Полипы и рак кишечника
Полип кишечника (аденома) — это небольшое образование, которое иногда образуется на внутренней поверхности толстой или прямой кишки.Большинство полипов кишечника развиваются у пожилых людей. Примерно у 1 из 4 человек в возрасте старше 50 лет развивается по крайней мере один полип кишечника. Полипы не являются злокачественными (доброкачественными) и обычно не вызывают проблем.
Однако иногда доброкачественный полип может стать злокачественным. Если человек действительно становится злокачественным, изменение обычно происходит через несколько лет. Большинство случаев рака кишечника развивается из-за полипа, который существует уже 5-15 лет.
См. Отдельную брошюру «Рак» для получения более общей информации о раке.
Что вызывает колоректальный рак?
Точная причина, по которой клетка становится злокачественной, неясна. Считается, что что-то повреждает или изменяет определенные гены в клетке. Это делает клетку ненормальной и бесконтрольно размножается.
См. Дополнительную информацию в отдельной брошюре «Причины рака».
Факторы риска
Хотя рак кишечника может развиваться без видимой причины, существуют определенные факторы риска, которые увеличивают вероятность развития рака кишечника.Факторы риска включают:
- Старение: рак кишечника чаще встречается у пожилых людей. Восемь из десяти людей, у которых диагностирован рак кишечника, старше 60 лет.
- Если у близкого родственника был рак кишечника (есть какой-то генетический фактор).
- Если у вас семейный аденоматозный полипоз или наследственный неполипозный рак кишечника. Однако это редкие наследственные заболевания.
- Если у вас язвенный колит или болезнь Крона (состояния толстой кишки) более 8-10 лет.
- Ожирение.
- Факторы образа жизни: мало физических упражнений, много алкоголя.
Риск развития рака кишечника снижается у людей, которые едят много фруктов и овощей.
Каковы симптомы колоректального рака?
Когда рак кишечника развивается впервые и в небольших размерах, он обычно не вызывает никаких симптомов. По мере роста симптомы и признаки развивающегося рака кишечника могут варьироваться в зависимости от локализации опухоли.
Наиболее частыми симптомами рака кишечника, которые проявляются первыми, являются:
- Кровотечение из опухоли .Вы можете увидеть кровь, смешанную со стулом (фекалиями). Иногда кровь может сделать фекалии очень темными. Кровотечение обычно не является серьезным и во многих случаях его не замечают, так как это всего лишь небольшая струйка, которая смешивается с фекалиями. Однако регулярное небольшое кровотечение может привести к анемии, которая может сделать вас усталым и бледным.
- Слизь с фекалиями .
- Изменение привычного кишечника . Это означает, что фекалии могут выделяться чаще или реже, чем обычно, что вызывает приступы диареи или запора.
- Ощущение неполного опорожнения прямой кишки после отхождения фекалий.
- Боли в животе (животе) .
По мере роста опухоли в толстой или прямой кишке симптомы могут ухудшаться и могут включать:
- Те же симптомы, что и выше, но более тяжелые.
- Вы можете чувствовать себя плохо, утомляться или терять вес.
- Если рак становится очень большим, это может вызвать закупорку (непроходимость) толстой кишки. Это вызывает сильную боль в животе (животе) и другие симптомы, например тошноту (рвоту).
- Иногда рак проделывает отверстие в стенке толстой или прямой кишки (перфорация). Если это произойдет, фекалии могут просочиться в брюшную полость. Это вызывает сильную боль.
Если рак распространяется на другие части тела, могут развиться различные другие симптомы. Симптомы зависят от того, куда он распространился.
Все вышеперечисленные симптомы могут быть вызваны другими заболеваниями, поэтому необходимы анализы для подтверждения рака кишечника.
Примечание редактора
Д-р Сара Джарвис, 1 февраля 2021 г.
Национальный институт здравоохранения и повышения квалификации (NICE) обновил свои рекомендации о том, кого следует тестировать и направлять для исключения рака кишечника.
Они рекомендуют вам сдать анализ крови в стуле (называемый иммунохимическим тестом фекалий), если у вас нет крови в стуле, но вы:
- Вы старше 50 лет и страдаете необъяснимой болью в животе или потерей веса; или
- Вам меньше 60 лет и у вас изменились привычки кишечника, или врач обнаружит, что вы страдаете анемией из-за нехватки железа; или
- Вам больше 60 лет, и вы страдаете анемией, даже если у вас достаточно железа.
- Вам 40 лет и старше, и вы страдаете необъяснимой потерей веса и болями в животе; или
- Возраст 50 лет и старше, кровотечение из заднего прохода не может быть объяснено другой причиной; или
- Вам 60 лет и старше, и у вас изменились привычки кишечника или анемия из-за низкого уровня железа; или
- При тестировании стула обнаруживается микроскопическое количество крови (называемой скрытой кровью).
Ваш врач захочет оценить вас, чтобы узнать, нужно ли вам срочно направление к специалисту, если вам меньше 50 лет и у вас кровь в стуле, а также боли в животе, изменение привычки кишечника, потеря веса или анемия с низким содержанием железа. То же самое применимо, если вы чувствуете уплотнение в животе или заднем проходе.
Как диагностируется и оценивается колоректальный рак?
Первичная оценка
Если врач подозревает, что у вас может быть рак кишечника, он или она осмотрит вас. Обследование обычно включает ректальное обследование.Врач вводит палец в перчатке через задний проход в прямую кишку, чтобы определить, есть ли опухоль в нижней части прямой кишки. Однако часто обследование проходит нормально, особенно если рак находится на ранней стадии. Ваш врач может также назначить анализы крови и анализы на скрытую кровь в фекалиях.
Скорее всего, ваш врач направит вас к специалисту. Могут быть организованы один или несколько из следующих тестов:
- Колоноскопия . Колоноскопия — это тест, при котором длинный тонкий гибкий телескоп (колоноскоп) вводится через задний проход в прямую и толстую кишку.Это позволяет детально изучить всю толстую и прямую кишки.
- Гибкая ректороманоскопия . Это похоже на колоноскопию. Разница в том, что используется более короткий телескоп, который вводится только в прямую и сигмовидную кишки.
- КТ-колонография . Этот тест использует рентгеновские лучи для создания серии изображений вашей толстой и прямой кишки. Затем компьютер систематизирует их, чтобы создать детальное изображение, на котором могут быть видны полипы или что-нибудь необычное на поверхности толстой или прямой кишки.
- Бариевая клизма . Этот рентгеновский тест позволяет получить изображения толстой и прямой кишки. Ободочная и прямая кишки не очень хорошо видны на обычных рентгеновских снимках. Однако, если бариевая жидкость помещается в толстую и прямую кишку, их очертания четко видны на рентгеновских снимках. Этот тест не проводится так часто с тех пор, как стала доступна колоноскопия.
Подробности см. В отдельных брошюрах под названием «Колоноскопия, сигмоидоскопия, КТ-колонография и бариевая клизма».
Биопсия — для подтверждения диагнозаБиопсия включает в себя удаление небольшого образца ткани из части тела.Затем образец исследуют под микроскопом на предмет аномальных клеток. Если у вас есть колоноскопия или ректороманоскопия, врач или медсестра могут взять биопсию любой аномальной ткани. Это делается путем проведения тонкого захватывающего инструмента по боковому каналу колоноскопа или сигмоидоскопа. На результат биопсии может уйти до двух недель.
Оценка степени и распространения
Если у вас подтверждено наличие рака кишечника, могут быть проведены дополнительные тесты, чтобы определить, распространился ли он.Например, компьютерная томография (КТ), магнитно-резонансная томография (МРТ) или ультразвуковое сканирование. Эта оценка называется стадией рака. Цель определения стадии — выяснить:
- Насколько выросла опухоль в толстой или прямой кишке, и прорастала ли она частично или полностью через стенку толстой или прямой кишки.
- Распространился ли рак на местные лимфатические узлы.
- Распространился ли рак на другие части тела (метастазировал).
Выявление стадии рака помогает врачам посоветовать наилучшие варианты лечения. Это также дает разумное представление о перспективах (прогнозах). Для рака кишечника может быть невозможно определить точную стадию до окончания операции по удалению опухоли. Система классификации опухолей, узлов и метастазов (TNM) все чаще используется для определения стадии рака кишечника. См. Дополнительную информацию в отдельной брошюре «Стадии рака».
Какие варианты лечения колоректального рака?
Возможные варианты лечения включают хирургическое вмешательство, химиотерапию и лучевую терапию.Рекомендуемое лечение для каждого случая зависит от различных факторов, таких как стадия рака (насколько велик рак и распространился ли он), а также от вашего общего состояния здоровья.
У вас должно быть полноценное обсуждение со специалистом, который знает ваш случай. Они смогут рассказать о плюсах и минусах, вероятной степени успеха, возможных побочных эффектах и других подробностях о различных возможных вариантах лечения вашего типа рака.
Вам также следует обсудить со своим специалистом цели лечения.Например:
- Лечение может быть направлено на излечение рака . Некоторые виды рака кишечника можно вылечить, особенно если их лечить на ранних стадиях заболевания. (Врачи обычно используют слово ремиссия, а не слово излеченный. Ремиссия означает отсутствие признаков рака после лечения. Если вы находитесь в стадии ремиссии, вы можете вылечиться. Однако в некоторых случаях рак возвращается через несколько месяцев или лет. Это Вот почему некоторые врачи неохотно используют слово излеченный.)
- Лечение может быть направлено на борьбу с раком .Если лечение нереально, с помощью лечения часто можно ограничить рост или распространение рака, чтобы он прогрессировал менее быстро. Это может на некоторое время избавить вас от симптомов.
- Лечение может быть направлено на облегчение симптомов . Если излечение невозможно, можно использовать лечение, чтобы уменьшить размер рака, что может облегчить такие симптомы, как боль. Если рак запущен, вам может потребоваться лечение, такое как пищевые добавки, обезболивающие или другие методы, которые помогут вам избавиться от боли и любых других симптомов.
Хирургия
Часто первичную опухоль можно удалить хирургическим путем. Удаление опухоли может оказаться полезным, если рак находится на ранней стадии. Обычная операция — рассечение толстой или прямой кишки над и под опухолью. Затем пораженный участок удаляется и, если возможно, два обрезанных конца сшиваются.
- Иногда делают временную колостомию, чтобы соединенные концы зажили без прохождения стула (фекалий). Колостому часто отменяют во время второй операции через несколько месяцев, когда соединенные концы толстой или прямой кишки хорошо заживают.
- Если опухоль находится внизу прямой кишки, необходимо удалить прямую кишку и задний проход. Тогда вам понадобится постоянная колостома.
При колостомии делается отверстие (отверстие) в стенке живота (брюшной полости). Затем вырезается часть толстой кишки и края прикрепляются к отверстию в брюшной стенке. Это называется стомой и позволяет фекалиям выходить из толстой кишки в одноразовый пакет, который наклеивают на стому.
Даже если рак запущен и вылечить его невозможно, хирургическое вмешательство может облегчить симптомы.Например, можно вставить стент, чтобы облегчить закупорку толстой кишки. Стент — это тонкая металлическая трубка, которая вводится через суженный или заблокированный участок толстой кишки. Затем его можно широко открыть и оставить в толстой кишке, чтобы предотвратить дальнейшую закупорку.
Химиотерапия и лучевая терапия
В зависимости от локализации и стадии рака может быть рекомендован тот или иной из этих методов лечения.
Когда химиотерапия или лучевая терапия используются в дополнение к хирургическому вмешательству, это известно как адъювантная химиотерапия или адъювантная лучевая терапия.Например, после операции вам могут пройти курс химиотерапии или лучевой терапии. Это направлено на уничтожение любых раковых клеток, которые могли распространиться за пределы первичного очага опухоли. Иногда перед операцией назначают адъювантную химиотерапию или лучевую терапию, чтобы уменьшить опухоль, чтобы хирургу было легче провести операцию по ее удалению и с большей вероятностью она увенчалась успехом.
Каковы перспективы?
Прогноз (прогноз) рака кишечника за последнее десятилетие значительно улучшился.Без лечения рака кишечника злокачественная опухоль в кишечнике может увеличиться в размерах и распространиться на другие части тела. Однако во многих случаях он растет медленно и может оставаться в пределах слизистой оболочки толстой или прямой кишки в течение нескольких месяцев, прежде чем прорастет через стенку толстой или прямой кишки или распространится. У вас есть хорошие шансы на выздоровление, если вам поставят диагноз и начнут лечение, когда рак находится на этой ранней стадии.
Если диагноз поставлен на самой ранней стадии, более 9 из 10 (92%) людей с раком кишечника переживут свою болезнь в течение пяти лет или более, по сравнению с 1 из 10 (10%) человек, когда заболевание будет диагностировано не позднее. сцена.
Если рак диагностирован, когда он прорастал через стенку толстой или прямой кишки или распространился на другие части тела, вероятность излечения меньше. Однако лечение часто может замедлить прогрессирование рака.
Лечение рака — развивающаяся область медицины. Новые методы лечения продолжают разрабатываться, и информация о перспективах, приведенная выше, носит очень общий характер. Ваш специалист может предоставить более точную информацию о вашем конкретном мировоззрении и о том, насколько хорошо ваш тип рака и стадия рака могут реагировать на лечение.
Скрининг колоректального рака
Скрининговый тест направлен на выявление заболевания до того, как оно вызовет симптомы, и когда лечение, вероятно, будет излечивающим.
В Великобритании был введен простой скрининговый тест на рак кишечника, который проверяет наличие следов крови в стуле (фекалиях). Этот скрининговый тест на рак кишечника предлагается всем людям определенного пожилого возраста. Кроме того, некоторым молодым людям может быть предложено обследование, если у них риск развития рака кишечника выше среднего.Существует отдельная брошюра под названием «Скрининг на рак кишечника», в которой подробно рассказывается о программе скрининга.
Признаки и симптомы рака толстой кишки
На ранних стадиях колоректальный рак (также называемый раком толстой кишки) может не иметь симптомов. Проблемы, вызывающие симптомы, обычно начинаются после распространения.
Регулярные обследования на колоректальный рак имеют решающее значение, особенно если у вас больше шансов из-за чего-то вроде семейного медицинского анамнеза. Анализы — единственный способ обнаружить рак на ранней стадии.
Признаки и симптомы колоректального рака
Симптомы колоректального рака в зависимости от того, где находится опухоль, включают:
- Изменения в испражнениях, включая запор или диарею, которые не проходят. ваш кишечник полностью (тенезмы) или вам срочно нужно какать
- Спазмы в прямой кишке
- Ректальное кровотечение
- Темные пятна крови в стуле или на стуле
- Длинные, тонкие, вязкие «карандашные стулья»
- Дискомфорт в животе или вздутие живота
- Усталость
- Потеря аппетита и потеря веса без ясной причины
- Тазовая боль
- Анемия (необычно низкое количество эритроцитов) из-за кровотечения в кишечнике
Это рак прямой кишки?
Эти симптомы могут быть вызваны множеством факторов.Не думайте, что это что-то незначительное, например, геморрой. Посоветуйтесь со своим врачом, чтобы узнать, что происходит.
Продолжение
Ваш врач, скорее всего, проведет ректальное исследование. Вы также можете пройти ректороманоскопию или колоноскопию, тесты, при которых ваш врач вводит длинную гибкую трубку в вашу прямую кишку, чтобы проверить внутреннюю часть вашего кишечника на наличие рака или новообразований, которые могут перерасти в рак.
Американское онкологическое общество и Целевая группа профилактических служб США рекомендуют регулярно проходить обследование на колоректальный рак, начиная с 45 лет, для людей, у которых есть средний шанс заболеть им.Если у вас больше шансов, поговорите со своим врачом о том, когда начинать тестирование.
Согласно исследованиям, когда у людей диагностирован колоректальный рак до его распространения, около 90% живут не менее 5 лет после постановки диагноза.
Колоректальный рак: симптомы и признаки
НА ЭТОЙ СТРАНИЦЕ: Вы узнаете больше об изменениях тела и других вещах, которые могут сигнализировать о проблеме, которая может потребовать медицинской помощи. Используйте меню для просмотра других страниц.
Важно помнить, что симптомы и признаки колоректального рака, перечисленные в этом разделе, аналогичны симптомам чрезвычайно распространенных состояний, не относящихся к раку, таких как геморрой и СРК.При подозрении на рак эти симптомы обычно начинаются недавно, являются серьезными и продолжительными и со временем меняются. Зная симптомы или признаки колоректального рака, можно обнаружить заболевание на ранней стадии, когда оно, скорее всего, будет успешно вылечено. Однако у многих людей с колоректальным раком отсутствуют какие-либо симптомы или признаки до тех пор, пока болезнь не продвинется, поэтому людей необходимо регулярно обследовать.
Люди с колоректальным раком могут испытывать следующие симптомы или признаки.Симптом — это то, что может определить и описать только человек, который его испытывает, например, усталость, тошнота или боль. Признак — это то, что другие люди могут определить и измерить, например жар, сыпь или учащенный пульс. Вместе признаки и симптомы могут помочь описать медицинскую проблему. Как упоминалось выше, также возможно, что признаки и симптомы, описанные ниже, могут быть вызваны медицинским состоянием, которое не является раком, особенно в отношении общих симптомов дискомфорта в животе, вздутия живота и нерегулярной дефекации.
Изменение привычки кишечника
Диарея, запор или ощущение, что кишечник не опорожняется полностью
Ярко-красная или очень темная кровь в стуле
Табуреты, которые выглядят уже или тоньше обычных
Дискомфорт в животе, включая частые газовые боли, вздутие живота, чувство полноты и судороги
Потеря веса без известного объяснения
Постоянная усталость или утомляемость
Необъяснимая железодефицитная анемия, представляющая собой низкое количество эритроцитов
Поговорите со своим врачом, если какой-либо из этих симптомов длятся несколько недель или станет более серьезным.Если вас беспокоят какие-либо изменения, которые вы испытываете, поговорите со своим врачом и попросите назначить колоноскопию.
Поскольку колоректальный рак может возникать у людей моложе рекомендованного для проведения скрининга возраста и у пожилых людей между обследованиями, любой человек в любом возрасте, у которого возникают эти симптомы, должен обратиться к врачу, чтобы узнать, следует ли им делать колоноскопию.
В дополнение к другим вопросам врач спросит, как долго и как часто вы испытываете эти симптомы.Это поможет выяснить причину проблемы, которая называется диагностикой.
Если рак диагностирован, облегчение симптомов остается важной частью лечения и лечения рака. Это может называться паллиативной или поддерживающей терапией. Часто его начинают вскоре после постановки диагноза и продолжают на протяжении всего лечения. Обязательно поговорите со своим лечащим врачом о симптомах, которые вы испытываете, включая любые новые симптомы или изменение симптомов.
Следующий раздел в этом руководстве — Диагностика .В нем объясняется, какие тесты могут потребоваться, чтобы узнать больше о причине симптомов. Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
Признаки и симптомы | О раке кишечника
Рак кишечника поддается лечению, но чем раньше он диагностируется, тем легче вылечить. У людей, у которых рак диагностирован на ранней стадии, гораздо больше шансов на успешное лечение, чем у тех, у кого рак стал более распространенным.
Если у вас есть симптомы, не смущайтесь и не игнорируйте их.Врачи привыкли видеть множество людей с проблемами кишечника.
Симптомы рака кишечника могут включать:- Кровотечение из ягодиц и / или кровь в моче
- Устойчивое и необъяснимое изменение привычки кишечника
- Необъяснимая потеря веса
- Сильная усталость без очевидной причины
- Боль или уплотнение в животе
У большинства людей с этими симптомами нет рака кишечника. Подобные симптомы могут вызывать и другие проблемы со здоровьем.Но если у вас есть один или несколько из них, или если что-то не так, обратитесь к своему терапевту.
Иногда опухоль может блокировать кишечник, вызывая внезапные сильные боли в области желудка, вздутие живота и чувство или тошноту. Это называется непроходимостью кишечника. Вы также можете быть не в состоянии опорожнить кишечник или избавиться от ветра. Если вы считаете, что у вас непроходимость кишечника, немедленно обратитесь к терапевту или обратитесь в больницу или в отделение неотложной помощи.
КровотечениеСуществует несколько возможных причин кровотечения из ягодиц или крови при дефекации (фекалии).Ярко-красная кровь может исходить из опухших кровеносных сосудов (геморроя или геморроя) в заднем проходе. Это также может быть вызвано раком кишечника. Из кишечника или желудка может течь темно-красная или черная кровь. Сообщите врачу о любом кровотечении, чтобы он смог выяснить, что его вызывает.
Изменение привычки кишечникаСообщите своему терапевту, если вы заметили какие-либо стойкие и необъяснимые изменения в привычке кишечника, особенно если у вас также есть кровотечение из заднего прохода. У вас может быть более жидкий стул, и вам, возможно, придется мочиться чаще, чем обычно.Или вам может казаться, что вы недостаточно часто ходите в туалет, или вам может казаться, что кишечник не опорожняется полностью.
Потеря весаЭто встречается реже, чем некоторые другие симптомы. Поговорите со своим терапевтом, если вы похудели и не знаете почему. Возможно, вы не захотите есть, если почувствуете себя плохо, вздутие живота или просто не проголодаетесь.
УсталостьРак кишечника может привести к недостатку железа в организме, что может вызвать анемию (недостаток красных кровяных телец).Если у вас анемия, вы, скорее всего, почувствуете сильную усталость и ваша кожа может выглядеть бледной.
Боль или шишкаУ вас может быть боль или уплотнение в области живота (живота) или заднего прохода. Обратитесь к терапевту, если эти симптомы не проходят или влияют на то, как вы спите или едите.
Что еще это может быть?У большинства людей с этими симптомами нет рака кишечника, но если у вас один или несколько, или если что-то не так, обратитесь к терапевту.Ваши симптомы могут быть вызваны другими распространенными состояниями, которые может лечить или контролировать ваш терапевт, например:
- Запор
- Диарея
- Сваи (геморрой)
- Анальные трещины
- Синдром раздраженного кишечника (СРК)
- Дивертикулярная болезнь
- Болезнь Крона
- Язвенный колит
Узнайте больше об этих условиях на сайте nhs.великобритания
Отзыв написан в июне 2019 г.
Симптомы рака толстой кишки | Комплексный онкологический центр Розуэлл-Парк
Люди с раком прямой и толстой кишки могут не испытывать никаких симптомов на ранних стадиях заболевания, поэтому так важны скрининговые тесты, такие как колоноскопия. (Скрининг выявляет признаки рака до появления каких-либо симптомов.) Если у вас возникнут какие-либо из следующих симптомов, и они не исчезнут в течение пары недель, запишитесь на прием к врачу для дальнейшего обследования:
- Изменение привычек кишечника, например диарея или запор
- Изменение калибра вашего стула (уменьшение толщины карандаша)
- Кровь в стуле или ректальное кровотечение
- Табурет темный или черный
- Дискомфорт в животе, например боль или спазмы
- Ощущение, что вам нужно опорожнить кишечник, даже после того, как вы его выпили
- Необъяснимая потеря веса
- Слабость или чувство усталости (из-за низкого уровня эритроцитов или анемии)
Симптомы рака толстой кишки у женщин
Хотя колоректальный рак несколько чаще встречается у мужчин, у 1 из 24 женщин в какой-то момент жизни будет диагностировано это заболевание.Обращение к ранним предупреждающим признакам особенно важно для женщин, поскольку бывает трудно отличить некоторые симптомы от гинекологических или менструальных проблем.
Познакомьтесь со своим телом, чтобы вы могли сообщать врачу о любых изменениях в своем здоровье, особенно если какой-либо из этих симптомов длятся дольше одного месяца:
- Изменение привычек кишечника (диарея, запор или консистенция стула)
- Ректальное кровотечение или кровь в стуле
- Боль в животе, спазмы, вздутие живота или дискомфорт
- Необъяснимая потеря веса
- Необъяснимая анемия или дефицит железа
Хотя эти симптомы могут быть вызваны чем-то другим, кроме рака, например неправильным питанием, вирусной инфекцией, геморроем или синдромом раздраженного кишечника, вам нужен точный диагноз от вашего гинеколога или терапевта.
Назначить встречу
.


 Это генетическое заболевание, связанное с высоким риском развития рака толстой кишки, а также других онкологических заболеваний, включая рак эндометрия, рак яичника, рак желудка, рак тонкого кишечника, рак печени, мочевыводящих путей, опухолей мозга и кожи. Повышенный риск развития этих онкологических заболеваний обусловлен унаследованными мутациями, ухудшающими восстановление повреждений ДНК.
Это генетическое заболевание, связанное с высоким риском развития рака толстой кишки, а также других онкологических заболеваний, включая рак эндометрия, рак яичника, рак желудка, рак тонкого кишечника, рак печени, мочевыводящих путей, опухолей мозга и кожи. Повышенный риск развития этих онкологических заболеваний обусловлен унаследованными мутациями, ухудшающими восстановление повреждений ДНК.
 Вероятность развития данного заболевания выше, если у вас есть родители, братья, сестры или ребенок с этой болезнью.
Вероятность развития данного заболевания выше, если у вас есть родители, братья, сестры или ребенок с этой болезнью.