Цистит после интимной близости у женщин. Что делать? : ПОЗИТИВМЕД
Частое болезненное мочеиспускание малыми порциями мочи, боль в проекции мочевого пузыря, императивные позывы к мочеиспусканию; иногда ложные позывы на мочеиспускание, примесь крови в моче — все эти симптомы говорят о нарушениях в работе мочеполовой системы. Если цистит возникает каждый раз в течение 24 часов после каждого акта любви, то это очень обидно!!! НО ВЫХОД ЕСТЬ.
Цистит после секса: причины
Наиболее распространенные причины возникновения цистита после интимной близости:
- Особенности строения и функционирования конкретного женского организма (короткая и широкая уретра, рядом естественные резервуары инфекции — анус, влагалище; иногда могут встретиться аномалии развития — дистопия, гипермобильность уретры).
- Часто выявляются сопутствующие воспалительные процессы в шейке матки и влагалище.
- Фоном могут стать и некоторые гормональные нарушения (например, снижение уровня эстрогенов, который приводит к истончению слизистого барьера, дисбиозу влагалища и размножению в нём патогенной микрофлоры).

- Может иметь значение частая смена половых партнёров, техника интимной жизни и ошибки в гигиене.
- Характер применяемых контрацептивов.
Что же стоит делать в острой ситуации
Сразу же, до приема лекарств, желательно собрать мочу для анализа и сдать ее в ближайшую лабораторию. В Позитивмед мы проводим все виды подобных анализов. С результатами анализов важно как можно быстрее обратиться к врачу-гинекологу. Да-да, именно к гинекологу! И это не ошибка.
Что сделает врач-гинеколог
- Доктор проведет осмотр, оценит характер выделений из шейки матки и влагалища. Часто встречается воспаление именно в этой зоне как источник мучений.
- Если вы ранее не обследовались, то обязательно должны быть взяты мазки на скрытые инфекции (именно на фоне жалоб!!!). Желательно до начала приема противомикробных лекарств.
- Врач при необходимости может взять посев (как мочи, так и женских выделений — для уточнения чувствительности возбудителей к противомикробным препаратам), а также сделать УЗИ почек и мочевого пузыря (исключить мочекаменную болезнь или воспаление).

Чем можно облегчить состояние самостоятельно
- Усилить питьевой режим.
- Сухое тепло — приложить грелку или бутылку с горячей водой к болезненной зоне.
- Принять Монурал: это порошок (в пакетике — 3 г). Развести в воде и выпить после опорожнения (!) мочевого пузыря, лучше на ночь.
Что делать, если приступы цистита повторяются
- Вместе с врачом по результатов мазков выбрать наиболее эффективные лекарства и профилактические средства.
- Употреблять большее количество жидкости.
- Придется применить специальную гигиену. Сразу после полового акта — помочиться, гигиена без высушивающих средств, смазывать вход в уретру антибактериальными мазями:
- При начальных симптомах дискомфорта: применить фитоуросептики (Канефрон, Фитолизин, почечный чай и т.д.), сухое тепло.
Женщинам необходимо понять, что проблема посткоитального цистита может быть решена. Главное, не стесняться и не думать, что так и должно быть и что не возможно никак изменить, а обратиться на консультацию к врачу.
Главное, не стесняться и не думать, что так и должно быть и что не возможно никак изменить, а обратиться на консультацию к врачу.
В Санкт-Петербурге я рекомендую клинику Позитивмед на Московском — 202, которая специализируется на женских и конечно мужских болезнях в области мочеиспускательных и детородных органов. Здесь прием ведут врачи с большим опытом работы и высокой положительной оценкой со стороны пациентов. При необходимости вы можете записаться на прием к врачу урологу в клинике Позитивмед или к врачу гинекологу по номеру, указанному в шапке сайта. В некоторых случаях возможна консультация доктора онлайн!
Боль при мочеиспускании у женщин в конце мочеиспускания
Мочеиспускание – это безболезненный в норме процесс выделения мочи через уретру из мочевого пузыря. Регулируется слаженной работой мышечных волокон мочевого пузыря и мочеиспускательного канала под влиянием импульсов головного и спинного мозга.
Из-за чего могут быть проблемы с мочеиспусканием?
Проблемы с мочеиспусканием чаще возникают при патологических процессах в мочевом пузыре и уретре. У женщин ввиду анатомических особенностей мочеполовой системы болезненное мочевыделение может быть следствием заболеваний наружных половых органов – вульвита, вагинита. При мочекаменной болезни и отхождении частичек камней в виде «песка» сама моча вызывает воспаление мочевыводящих путей за счет раздражения их слизистой оболочки.
У женщин ввиду анатомических особенностей мочеполовой системы болезненное мочевыделение может быть следствием заболеваний наружных половых органов – вульвита, вагинита. При мочекаменной болезни и отхождении частичек камней в виде «песка» сама моча вызывает воспаление мочевыводящих путей за счет раздражения их слизистой оболочки.
Рассмотрим подробнее факторы, которые вызывают болезненное мочеиспускание у женщин.
Цистит
Воспаление мочевого пузыря – одна из самых частых причин болезненного мочеиспускания у женщин. Боль при цистите обычно возникает в конце мочевыделения, в некоторых случаях может присутствовать небольшое количество крови в виде капелек или сгустков. Позывы к мочеиспусканию учащаются, урина выделяется малыми порциями, возникают болезненные ощущения внизу живота. Моча при цистите мутная, могут присутствовать хлопья, частички слизи, кровь. В отдельных случаях повышается температура тела.
Основная причина заболевания – это бактерии, вирусы и грибки, которые провоцируют воспаление слизистой оболочки. 75–90 % циститов обусловлены кишечной палочкой. Попадают микроорганизмы в мочевой пузырь женщины чаще всего восходящим путем – с наружных половых органов и уретры. Широкая и короткая женская уретра, анатомическая близость с влагалищем и прямой кишкой способствуют легкому распространению патогенных микроорганизмов. Возможны переход воспаления в мочевой пузырь через кровь или лимфу (гематогенным и лимфогенным путями) из расположенных рядом органов, а также нисходящим путем из почек.
75–90 % циститов обусловлены кишечной палочкой. Попадают микроорганизмы в мочевой пузырь женщины чаще всего восходящим путем – с наружных половых органов и уретры. Широкая и короткая женская уретра, анатомическая близость с влагалищем и прямой кишкой способствуют легкому распространению патогенных микроорганизмов. Возможны переход воспаления в мочевой пузырь через кровь или лимфу (гематогенным и лимфогенным путями) из расположенных рядом органов, а также нисходящим путем из почек.
Обнаружение цистита часто возникает либо в детском возрасте, либо в начале интимной жизни. В некоторых случаях болезнь появляется во время беременности или менопаузы.
Факторы, которые могут спровоцировать развитие или обострение цистита у женщины, многообразны:
- нарушение гигиены наружных половых органов, неправильное подмывание;
- застойные явления в органах малого таза, частые и длительные запоры;
- нарушение режима опорожнения мочевого пузыря и пренебрежение питьевым режимом;
- половые инфекции;
- значительное переохлаждение;
- аллергические реакции на некоторые лекарства, средства личной гигиены или химической контрацепции;
- постоянное ношение тесного синтетического белья;
- состояния, приводящие к иммунодефициту: длительные стрессы, переутомления, постоянные недосыпания, авитаминозы, нерациональное питание.

Пиелонефрит
Пиелонефрит – воспаление почки и лоханки (верхней части мочеточника). Может быть односторонним и двусторонним.
Характерные признаки пиелонефрита – тупая, ноющая или приступообразная боль в пояснице и общие интоксикационные явления: повышение температуры до 38–40 °С с ознобами, слабость, снижение аппетита, тошнота, иногда рвота.
Боль при мочеиспускании (дизурия) – непостоянный симптом при пиелонефрите. Связано это с тем, что пиелонефрит может развиваться в результате заноса инфекции из любого очага в организме (например, при воспалении миндалин, придаточных пазух носа, придатков), а также распространяться из уретры и мочевого пузыря.
Определенную роль в возникновении восходящего пиелонефрита играет пузырно-мочеточниковый рефлюкс, когда идет обратный занос урины из мочевого пузыря в мочеточник. При уриногенных пиелонефритах дизурия – проявление уретрита или цистита.
Пиелонефрит опасен своими осложнениями: развитием гнойного воспаления в почке (вплоть до угрожающего жизни сепсиса) и формированием хронического пиелонефрита с возможным исходом в хроническую почечную недостаточность. Поэтому нельзя не обращать внимание на такой симптом, как болезненное мочеиспускание.
Поэтому нельзя не обращать внимание на такой симптом, как болезненное мочеиспускание.
Мочекаменная болезнь
Мочекаменная болезнь (МКБ) – результат обменных нарушений в организме, когда в почках, мочеточниках, мочевом пузыре формируются камни (конкременты). Камни отличаются своим составом, представлены скоплениями кристаллов солей: оксалатов, уратов, фосфатов и других в комбинации с кальцием.
Основные причины образования камней:
- генетическая предрасположенность;
- врожденные аномалии почек (подковообразная почка, удвоение мочеточников и почек, поликистоз), при которых моча склонна к застою;
- малое употребление жидкости и злоупотребление солеными и кислыми продуктами и напитками;
- пузырно-мочеточниковый рефлюкс;
- заболевания кишечника;
- повышение функции паращитовидных желез.
Проявления мочекаменной болезни зависят от размера и формы конкрементов, их локализации. Если камень находится в почке или лоханке, симптомов заболевания может и не быть. При движении конкремента по мочевыводящим путям возникает почечная колика – выраженная боль в области поясницы с иррадиацией в наружные половые органы, болезненность при поколачивании места проекции почки, частые позывы к мочеиспусканию, выделение мочи малыми порциями.
При движении конкремента по мочевыводящим путям возникает почечная колика – выраженная боль в области поясницы с иррадиацией в наружные половые органы, болезненность при поколачивании места проекции почки, частые позывы к мочеиспусканию, выделение мочи малыми порциями.
После приступа колики часто появляется кровь в моче, возможно нарушение общего состояния в виде повышения температуры, тошноты, рвоты, слабости. Это обусловлено присоединением пиелонефрита на фоне мочекаменной болезни. Боль и жжение при мочеиспускании – характерный симптом мочекаменной болезни в стадии обострения.
Уретрит
Часто воспаление мочевого пузыря и почек у женщин начинается с мочеиспускательного канала. Этому способствует близость уретры к влагалищу и анусу. Патогенные микроорганизмы легко попадают в мочеиспускательный канал и провоцируют воспаление его слизистой оболочки.
Уретриты могут быть специфические – вызванные возбудителями заболеваний, передающихся половым путем, и неспецифические, которые провоцируются такими бактериями, как кишечная палочка, энтерококк, стрептококк, протей, стафилококк и т. д.
д.
Основной признак уретрита у женщин – боль в начале мочеиспускания, иногда с чувством жжения и зуда. Если в процесс вовлекается мочевой пузырь, то мочевыделение в целом становится дискомфортным.
Моча при уретрите обычно мутная, возможно присутствие мелких хлопьев и нитей. Если провести двухстаканную пробу (собрать мочу последовательно в две емкости), то максимальные изменения при уретрите будут в первой порции.
Вагинит и вульвит
Воспаление уретры у женщин крайне редко протекает без патологии во влагалище и в области наружных половых органов.
Вагинит (кольпит) – воспаление влагалища, которое может провоцироваться инфекциями, передающимися половым путем, а также неспецифическими возбудителями, очень часто – грибковой флорой.
Наиболее распространенная причина воспаления влагалища у женщины – это дрожжевой грибок, который размножается в избыточных количествах. Дрожжи или возбудитель кандидоза часто присутствует во влагалище в малых количествах, не вызывая патологии. Но при определенных состояниях количество грибка рода Candida резко возрастает. Этому способствуют такие факторы, как:
Но при определенных состояниях количество грибка рода Candida резко возрастает. Этому способствуют такие факторы, как:
- лечение антибиотиками;
- нарушение обмена веществ – сахарный диабет, ожирение, патология щитовидной железы;
- ослабление иммунитета в результате переохлаждений, стрессов, переутомления и недосыпания, неправильного питания, злоупотребления сладостями и мучными продуктами;
- заболевания кишечника;
- гормональный дисбаланс в женском организме.
Основные проявления кандидозного кольпита – наличие белых творожистых выделений с кислым запахом, зуд и жжение во влагалище.
Диагностика кольпита и уретрита кандидозной этиологии проста – достаточно осмотра гинеколога с забором мазков для микроскопического исследования.
В отдельных случаях дрожжевой грибок может вызывать воспаление наружных половых органов женщины – вульвит. При этом возникает покраснение и отечность кожи и слизистой вульвы с наличием творожистого налета, зуда и жжения. Герпетические поражения кожи и слизистых способствуют присоединению вторичной бактериальной флоры и вовлечению в воспалительный процесс мочеиспускательного канала.
Герпетические поражения кожи и слизистых способствуют присоединению вторичной бактериальной флоры и вовлечению в воспалительный процесс мочеиспускательного канала.
В последнее время у женщин чаще стали диагностироваться состояния дисбиоза влагалища, которые подтверждают нарушение состава влагалищной флоры. Уменьшение количества нормальной флоры влагалища – лактобацилл, рост анаэробной флоры (гарднерелл, лептотрикса, бактероидов, фузобактерий и др.) способствуют возникновению воспаления влагалища и переходу его на мочеиспускательный канал.
Аллергические реакции
Существует две среды проявлений аллергии – кожа и слизистые. Исключением не будет кожа и слизистая наружных половых органов, когда появляется аллергический вульвит. Это воспаление неинфекционного происхождения. Аллергический вульвит сам по себе может вызывать дизурию, возможен также аллергический цистит, который тоже будет сопровождаться болезненным мочеиспусканием.
Провоцировать аллергическое воспаление способны:
- любые моющие средства и частое их применение;
- средства интимной гигиены – прокладки, тампоны;
- барьерные и химические средства контрацепции – презервативы, спермицидные свечи и смазки;
- синтетическое облегающее белье;
- пищевые аллергены – цитрусовые, орехи, морепродукты, консерванты, специи и другие;
- лекарственные препараты.

Половые инфекции
Половые инфекции – нередкая причина сочетанного воспаления влагалища, шейки матки и уретры у женщин. В таком случае боль при мочеиспускании – один из симптомов.
Наиболее частые инфекции, передающиеся половым путем у женщин – трихомониаз и мочеполовой микоплазмоз (в том числе уреаплазмоз), реже встречаются хламидиоз и гонорея. Проявления этих инфекций похожи.
Только лабораторная диагностика разными методами исследования способна идентифицировать возбудителя. Это необходимо для проведения женщине и партнеру специфического лечения. В ином случае симптом боли и жжения при мочеиспускании будет повторяться, а воспаление органов мочеполовой системы рецидивировать с риском развития осложнений.
Трихомониаз и уреаплазмоз «любят» поражать влагалище с развитием признаков кольпита: наличием выделений с неприятным запахом, зудом и жжением. Возбудители хламидиоза и гонореи чаще поражают мочеиспускательный канал, шейку матки, приводят к воспалению матки и придатков, нарушению менструального цикла и бесплодию.
Выделения при гонорее и хламидиозе чаще слизистые. Любая ИППП при возникновении уретрита способна спровоцировать боль при мочеиспускании.
Несоблюдение личной гигиены
Остатки урины и испражнений в области наружных половых органов и промежности – среда для размножения микроорганизмов. Поэтому важно соблюдать гигиену интимной зоны с мытьем 2 раза в день. При этом рекомендуется применение деликатных моющих средств нейтрального кислотно-щелочного состава.
При нерегулярной гигиене, неправильном подмывании (сзади наперед) риск возникновения вульвита, уретрита и восходящей инфекции возрастает.
Предпочтительно носить нижнее белье из натуральных тканей, регулярно менять его, стирать и утюжить. Постоянное ношение стрингов провоцирует трение ягодичной складки и промежности с возможностью «заноса» инфекции во влагалище и мочеиспускательный канал.
Особенности болевого синдрома у женщин при мочеиспускании
Боль при мочеиспускании бывает разная. Если она возникает в начале мочевыделения, сочетается с чувством жжения, наиболее вероятно наличие уретрита, в конце – цистита. Если весь процесс выделения мочи болезненный, то, скорее всего, имеет место сочетание воспаления уретры, мочевого пузыря и почек.
Если весь процесс выделения мочи болезненный, то, скорее всего, имеет место сочетание воспаления уретры, мочевого пузыря и почек.
Гематурия (кровь в моче) после приступа болей в пояснице – признак мочекаменной болезни. Гематурия в сочетании с болезненным мочеиспусканием может свидетельствовать и о наличии опухоли в мочевыводящих путях.
Если боль сочетается со жжением во влагалище, наиболее вероятны вульвит и вагинит.
Иногда боль при мочеиспускании сочетается с болезненными ощущениями при интимной близости (диспареунией). Это признак атрофических изменений слизистых оболочек, вызванных гормональным дисбалансом в женском организме.
К каким врачам обращаться?
При появлении боли при мочеиспускании и любых других неприятных симптомах следует обратиться к терапевту. При всех неясных причинах болезненного мочеиспускания терапевт проведет диагностику возможных причин дизурии, назначит лечение, а при необходимости направит к профильным специалистам, например:
- К гинекологу.
 Даже если причина болезненного мочеиспускания у женщины известна, осмотр гинеколога нужен, так как важно уточнить состояние женских половых органов как причинных и сопутствующих факторов синдрома дизурии.
Даже если причина болезненного мочеиспускания у женщины известна, осмотр гинеколога нужен, так как важно уточнить состояние женских половых органов как причинных и сопутствующих факторов синдрома дизурии. - К урологу – при подозрении на мочекаменную болезнь.
- К венерологу. Если существует связь появления болезненных ощущений при мочеиспускании с интимной близостью, или возникают рецидивы после устранения неприятного симптома, дифференцированную диагностику и лечение проведет венеролог.
Диагностические мероприятия
Объем диагностических мероприятий назначает врач после клинического осмотра женщины, детализации жалоб и стандартных методов аускультации, перкуссии, пальпации.
Симптом Пастернацкого (боль при поколачивании проекции почки) – характерный признак пиелонефрита или мочекаменной болезни.
Лабораторные методы диагностики включают:
- Общий анализ мочи. Подтверждает или исключает воспаление в мочевыводящих путях и наличие крови.

- Проведение двухстаканной пробы для определения патологии в мочеиспускательном канале или верхних отделах мочевыводящей системы.
- Анализ мочи по Нечипоренко – определяет клеточный состав в 1 мл урины.
- Бакпосев мочи для определения неспецифических возбудителей воспалительного процесса и чувствительности к антибиотикам.
- Микроскопическое исследование мазков из мочеиспускательного канала, влагалища и шейки матки.
- ПЦР-исследование для идентификации ДНК некоторых возбудителей (хламидий, микоплазм, гонореи, трихомониаза). При этом средой для исследования может быть моча, соскобы из уретры, влагалища и шейки матки.
- УЗИ органов малого таза. Поможет подтвердить аномалии почек, наличие камней, признаков цистита, патологии женских половых органов.
- Рентгенологические методы диагностики. Чаще всего применяются обзорная рентгенография и экскреторная урография с введением рентгеноконтрастного вещества в вену.
 Компьютерная томография применяется в сложных диагностических случаях.
Компьютерная томография применяется в сложных диагностических случаях.
Лечение
Объем терапии будет зависеть от причинных факторов болезненного мочеиспускания у женщин. Оперативные методы лечения используются преимущественно при лечении мочекаменной болезни. При этом применяются щадящие методики дистанционной ударно-волновой литотрипсии (дробление камней ультразвуком через кожу под контролем УЗИ), эндоскопические операции через аппарат, введенный в мочевой пузырь через уретру. В некоторых случаях нужна операция через «разрез на коже».
Консервативные методы терапии включают:
- Медикаментозное лечение – применение антибиотиков, уросептиков, противогрибковых, противовоспалительных средств, обезболивающих и спазмолитиков. При этом антибактериальная терапия должна быть адекватна по чувствительности возбудителя, применяемым дозам и длительности лечения. Если причина воспаления – специфические возбудители половых инфекций, лечиться должны все партнеры.
- Фитосборы с мочегонным и уросептическим действием.
 В их состав входят лист брусники, спорыш, хвощ полевой, бузина, можжевельник, кукурузные рыльца и другие. Хорошим дополнительным средством в лечении воспалительных заболеваний мочевых путей станет клюквенный морс.
В их состав входят лист брусники, спорыш, хвощ полевой, бузина, можжевельник, кукурузные рыльца и другие. Хорошим дополнительным средством в лечении воспалительных заболеваний мочевых путей станет клюквенный морс. - Препараты для растворения камней в мочевыводящих путях и профилактики образования конкрементов.
- Индивидуальная диета и употребление минеральных вод при мочекаменной болезни в зависимости от состава камней.
Таким образом, боль при мочеиспускании у женщин – признак множества заболеваний. Эффект лечения будет зависеть от определения причинного фактора.
Для полноценной диагностики и лечения можете обратиться к специалистам клиник «МедЦентрСервис». Врачи принимают пациенток в 17 медицинских центрах, которые расположены в разных частях Москвы рядом с метро. Выбирайте любую клинику, записывайтесь на прием в удобное время.
Позаботьтесь о своем здоровье: при появлении боли в процессе мочеиспускания не затягивайте с визитом к врачу.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
К какому врачу обращаться при появлении жжения при мочеиспускании
Урологи Москвы — последние отзывы
Отличный доктор! Профессионально ведёт приём, вникает в проблему, очень доступно объясняет и даёт дельные советы. Рекомендую!
На модерации, 11 октября 2021
Доктор довольно наглая, она на меня очень сильно давила, пыталась напугать. И в итоге выписала мне довольно дорогостоящее лечение, которое на самом деле не имеет смысла. Получается, что человек хочет нажиться на моей болезни.
И в итоге выписала мне довольно дорогостоящее лечение, которое на самом деле не имеет смысла. Получается, что человек хочет нажиться на моей болезни.
Регина, 07 октября 2021
Грубый доктор, без осмотра стал считать сколько обойдется лечение, даже не сказал какое лекарство колоть, такое ощущение, что ему все равно. Разочарование
Аноним, 06 октября 2021
Доктор очень понравился как человек, внимательный. Все отлично. На приеме Игорь Владимирович назначил анализы. Пойду на повторную консультацию. Уделил достаточно времени. Объяснил все понятно, ответил на все вопросы.
Все отлично. На приеме Игорь Владимирович назначил анализы. Пойду на повторную консультацию. Уделил достаточно времени. Объяснил все понятно, ответил на все вопросы.
Артемий, 05 октября 2021
Доктор очень корректный и профессиональный. Сергей Александрович поставил предварительный диагноз, назначил дополнительное обследование, взял необходимые материалы для анализов. Врач профессионал в своей сфере, внимательный и вежливый. Знакомым я бы рекомендовал данного специалиста.
Александр, 06 октября 2021
Доктор очень хороший, вежливый, спокойный, грамотный, аккуратный, компетентный. В принципе не чего сложного, не было. Мне нужно было выписать рецепт по анализам. Бактыбек Шаимбетович все выписал, ответил на дополнительные вопросы по здоровью. Мне понравилось. Качеством приема я остался доволен. В рекомендациях не было необходимости. Данного специалиста выбрал по территориальным признакам. Врач доступно объясняет информацию.
В принципе не чего сложного, не было. Мне нужно было выписать рецепт по анализам. Бактыбек Шаимбетович все выписал, ответил на дополнительные вопросы по здоровью. Мне понравилось. Качеством приема я остался доволен. В рекомендациях не было необходимости. Данного специалиста выбрал по территориальным признакам. Врач доступно объясняет информацию.
Аноним, 08 октября 2021
Я считаю, что Игорь Владимирович достаточно компетентный специалист который очень внимательно ко мне отнёсся. Всё посмотрел, назначил дополнительные анализы и объяснил какие следует предпринять следующие шаги. И также врач направил на повторный приём.
И также врач направил на повторный приём.
На модерации, 11 октября 2021
Оганес Эдуардович провёл сложную операцию в малом тазу на нерве и связках ,мучался долго с нейропатическими болями ,слава богу после операции они ушли . После операции Оганес Эдуардович всегда был на связи со мной и моей супругой ,обратная связь была очень ценной . Благодарность от меня и супруги.
На модерации, 08 октября 2021
Благодарю Бога за встречу с необыкновенным доктором Дзитиевым Виталием Казихановичем. Летом мужу поставили диагноз рак почки. Мы объехали несколько клиник, остановились на МНОЦ МГУ и ни секунды не пожалели. Центр произвёл потрясающее впечатление своей культурой, за что большая благодарность директору клиники Камалову Армаису Альбертовичу. Благодарим анестезиолога Алексея Михайловича за грамотное анестезиологическое пособие и очень душевное отношение, молодого лечащего доктора Дарью Андреевну за тепло и поддержку. Но особые слова благодарности хочу сказать потрясающему настоящему Доктору, Профессионалу высочайшего уровня, и просто очень интеллигентному и благородному Человеку Дзитиеву Виталию Казихановичу. Мы поверили ему и не ошиблись! Операция прошла успешно и мы надеемся, что и дальше все будет хорошо. Низкий поклон Вам за Ваши руки, Вашу душу и за Вашу любовь к профессии. Дай Бог Вам здоровья, сил , терпения и благополучия Вашей семье. С уважением Ковалевские
Летом мужу поставили диагноз рак почки. Мы объехали несколько клиник, остановились на МНОЦ МГУ и ни секунды не пожалели. Центр произвёл потрясающее впечатление своей культурой, за что большая благодарность директору клиники Камалову Армаису Альбертовичу. Благодарим анестезиолога Алексея Михайловича за грамотное анестезиологическое пособие и очень душевное отношение, молодого лечащего доктора Дарью Андреевну за тепло и поддержку. Но особые слова благодарности хочу сказать потрясающему настоящему Доктору, Профессионалу высочайшего уровня, и просто очень интеллигентному и благородному Человеку Дзитиеву Виталию Казихановичу. Мы поверили ему и не ошиблись! Операция прошла успешно и мы надеемся, что и дальше все будет хорошо. Низкий поклон Вам за Ваши руки, Вашу душу и за Вашу любовь к профессии. Дай Бог Вам здоровья, сил , терпения и благополучия Вашей семье. С уважением Ковалевские
На модерации, 12 октября 2021
Я обратилась к специалисту с ребёнком. На приёме доктор провёл консультацию, взял анализы и написал назначение. После получения результатов анализов, мы запишемся к специалисту повторно, чтобы он назначил нам лечение. Врач внимательный, всё понятно и доступно объясняет. Могу рекомендовать данного специалиста своим знакомым, если потребуется. Качеством приёма мы остались довольны.
На приёме доктор провёл консультацию, взял анализы и написал назначение. После получения результатов анализов, мы запишемся к специалисту повторно, чтобы он назначил нам лечение. Врач внимательный, всё понятно и доступно объясняет. Могу рекомендовать данного специалиста своим знакомым, если потребуется. Качеством приёма мы остались довольны.
Фатима, 05 октября 2021
Показать 10 отзывов из 14614Боль при мочеиспускании — боль и зуд в конце мочеиспускания
Неприятные ощущения при мочеиспускании — одна из самых частых жалоб, которую слышат от пациентов врачи-урологи, гинекологи и андрологи. В возрасте до 70 лет с такими проблемами сталкивается 7% женщин и 10% мужчин. С годами число этих пациентов возрастает[1].
С годами число этих пациентов возрастает[1].
Режущая боль при мочеиспускании, боль в уретре, зуд в области мочеиспускательного канала — весьма распространенные симптомы, которые могут говорить о наличии нескольких заболеваний мочевыводящей системы, требующих грамотного и ответственного подхода к лечению. Это неспецифический симптом, который требует обследования и назначения лабораторных и инструментальных методов диагностики.
Дискомфорт после мочеиспускания и чувство неполного опорожнения мочевого пузыря — также поводы озаботиться своим здоровьем и обратиться за квалифицированной медицинской помощью.
Одна из самых частых причин возникновения этой проблемы у женщин — острый и рецидивирующий цистит. На него приходится порядка 40% жалоб на болезненное мочеиспускание у женщин[1].
Также причинами могут являться острый или хронический вагинит, мочекаменная болезнь, инфекции, передающиеся половыми путем, атрофия эпителия уретры и мочевого пузыря в постклимактерическом периоде, уретрит и уретральный синдром[1]. Иногда боль при мочеиспускании является первым симптомом онкологического заболевания.
Иногда боль при мочеиспускании является первым симптомом онкологического заболевания.
Часто боль при мочеиспускании появляется после сексуальных контактов. Это заставляет пациенток избегать интимной близости, что приводит к психологическим нарушениям, страху, разладу в семейной жизни[2].
Рецидивирующий характер этого состояния связывают с особенностями строения уретры у женщин: в отличие от мужчин, у женщин уретра более короткая и широкая и расположена вблизи источников микробного заражения: влагалища и прямой кишки. Также болезни могут способствовать избыточная подвижность уретры, наличие спаек между влагалищем и уретрой вследствие перенесенных воспалительных заболеваний[2].
- аномалии развития уретры,
- перенесенные воспалительные заболевания урогенитального тракта,
- возраст женщины старше 60 лет и наличие постклимактерических изменений,
- недавние хирургические и диагностические вмешательства: риск возникновения дискомфорта при мочеиспускании повышается после цистоскопии, урографии, взятии мазка из уретры и др.

- несоблюдение правил гигиены, аллергия на средства личной гигиены,
- неправильное лечение: неконтролируемый прием антибиотиков, антисептиков,
- проведенная химиотерапия[2].
Боль имеет острый, режущий, жгучий характер. Она появляется во время мочеиспускания и может продолжаться после его завершения. Иногда она сопровождается частыми, императивными позывами к мочеиспусканию. Походы в туалет становятся частыми и мучительными. Обычно боль локализована в нижнем отделе мочеиспускательного тракта, но иногда может иррадиировать в область промежности, мочевого пузыря, прямую кишку.
Отличительной особенностью болезненного мочеиспускания является отсутствие сопутствующей лихорадки: болезнь не подразумевает симптомов интоксикации и повышения температуры3.
В медицинской литературе такое состояние называется дизурией: это более широкое понятие, которое затрагивает все расстройства мочеиспускания, включая также задержку мочи и чувство неполного опорожнения мочевого пузыря. Также это состояние может называться женский уретральный синдром, цисталгия, цистопатия, асептический уретрит/цистит, невралгия мочевого пузыря, генитально-пузырная дисфункция и др[3].
Также это состояние может называться женский уретральный синдром, цисталгия, цистопатия, асептический уретрит/цистит, невралгия мочевого пузыря, генитально-пузырная дисфункция и др[3].
Острый цистит
Это самая частая мочеполовая инфекция среди женщин: его частота составляет 0.5-0.7 эпизодов на 1 женщину в год. Вследствие анатомических особенностей женщины страдают от цистита в 30 раз чаще, чем мужчины. Беременность и постменопауза дополнительно повышают эти шансы[4].
Цистит представляет собой воспаление слизистой оболочки мочевого пузыря, чаще всего имеет инфекционный характер и может быть спровоцирована переохлаждением, несоблюдением гигиены, половым контактом и т. д.
При этом заболевании пациентка испытывает множество трудностей, связанных с походом в туалет. Боли в мочевом пузыре, боль при мочеиспускании, кровянистые и/или гнойные выделения с мочой, постоянные малопродуктивные позывы в туалет. Как бы ни проявлял себя цистит, для его лечения обычно назначаются антибиотики, способные справиться с источником воспаления. Вместе с болезнью отступают боли в мочевом пузыре и дискомфорт при мочеиспускании, боль после мочеиспускания.
Как бы ни проявлял себя цистит, для его лечения обычно назначаются антибиотики, способные справиться с источником воспаления. Вместе с болезнью отступают боли в мочевом пузыре и дискомфорт при мочеиспускании, боль после мочеиспускания.
Уретрит
Это близкая по этиологии и симптоматике болезнь. Главный ее симптом — болезненное мочеиспускание, при этом боль возникает непосредственно в самом мочеиспускательном канале. Вместе с ним возникают слизистые выделения из мочеиспускательного канала. Заболевание может протекать в острой и хронической форме.
В первом случае при мочеиспускании больно нестерпимо, но болезненные ощущения, несколько стихая, могут сохраняться и в остальное время. Во втором — как правило, возникает только легкое жжение при мочеиспускании. Так или иначе, пока воспаление не распространилось на мочевой пузырь, предстательную железу и не повлекло за собой серьезных осложнений, необходимо обратиться к врачу.
Мочекаменная болезнь
Это самая частая причина «урологических» госпитализаций по «скорой». При ней в органах мочевыводящей системы — почках, мочеточниках, мочевом пузыре — образуются камни (конкременты), способные препятствовать нормальному оттоку мочи, а также провоцировать неприятные ощущения при мочеиспускании. Это серьезная болезнь, способная привести даже к неблагоприятным исходам. При малейшем подозрении на наличие камней нужно срочно обратиться к врачу. После диагностики может быть назначено как медикаментозное, так и хирургическое лечение.
При ней в органах мочевыводящей системы — почках, мочеточниках, мочевом пузыре — образуются камни (конкременты), способные препятствовать нормальному оттоку мочи, а также провоцировать неприятные ощущения при мочеиспускании. Это серьезная болезнь, способная привести даже к неблагоприятным исходам. При малейшем подозрении на наличие камней нужно срочно обратиться к врачу. После диагностики может быть назначено как медикаментозное, так и хирургическое лечение.
Заболевания, передающиеся половыми путем
Кроме того, значительная часть жалоб на болезненное мочеиспускание приводит к выявлению инфекций, передающихся половым путем. Хламидиоз, трихомониаз, гонорея и множество других болезней проявляют себя, прежде всего, выделениями из половых органов и возникновением дискомфорта при мочеиспускании. Жжение, рези и зуд, покраснения и высыпания в промежности — повод обследоваться на наличие возбудителя этих инфекций. К тому же зуд при мочеиспускании и после него может возникать при кандидозе, многим известном как молочница. Такие болезни могут вызывать закономерное смущение, но скрывать их или пытаться вылечить «народными» средствами — плохая идея, способная привести к серьезным осложнениям. Прохождение анализов с дальнейшим лечением у специалиста — гораздо более разумный подход.
Такие болезни могут вызывать закономерное смущение, но скрывать их или пытаться вылечить «народными» средствами — плохая идея, способная привести к серьезным осложнениям. Прохождение анализов с дальнейшим лечением у специалиста — гораздо более разумный подход.
Опухоли мочеполового тракта
Рост опухоли внутри уретры или мочевого пузыря может сопровождаться постоянными болями при мочеиспускании. Это может быть доброкачественный полип или злокачественное новообразование.
Постклимактерические изменения
Урогенитальное старение является причиной появления неприятных симптомов со стороны мочеполового тракта: боли и рези при мочеиспускании, подтекание мочи, учащение позывов к мочеиспусканию, в том числе в ночное время. Это является следствием атрофических процессов в слизистой урогенитального тракта, мышечном и связочном аппарате малого таза[5].
Чтобы начать лечение, нужно понять, какой именно патологический процесс стал причиной неприятных симптомов. Для этого пациенткам лучше обратиться за помощью к гинекологу, терапевту или урологу. Они соберут анамнез, проведут осмотр и назначат диагностику, которая может включать:
Для этого пациенткам лучше обратиться за помощью к гинекологу, терапевту или урологу. Они соберут анамнез, проведут осмотр и назначат диагностику, которая может включать:
- анализы мочи: общий, по Зимницкому, Нечипоренко, бактериальный посев мочи,
- общий анализ крови и биохимический анализ крови,
- УЗИ почек, малого таза и мочевого пузыря,
- цистоскопию,
- гинекологический осмотр,
- рентгеноконтрастное исследование мочевого пузыря,
- компьютерную томографию и др.
После выявления диагноза приступают к лечению основного заболевания.
При остром цистите и уретрите обычно назначают антибиотикотерапию. В ряде случаев это приводит к полному излечению и клиническому исчезновению всех симптомов. Традиционно возбудителем острого неосложненного цистита являются постоянные обитатели толстого кишечника: E.coli. Препаратами первого ряда могут быть антибактериальные средства, такие как нитрофураны, триметоприм/сульфаматексазол, фосфомицины, фторхинолоны.
Если под маской посткоитального цистита скрывается хронический уретрит уреаплазменного, хламидийного или микоплазменного происхождения, были эффективны схемы с назначением рокситромицина и доскициклина[6].
Однако, при рецидивирующем характере заболевания, это приносит лишь временное улучшение и может способствовать развитию множественной устойчивости микробных штаммов, так как ведущую роль в патогенезе в некоторых случаях могут наличие анатомических предпосылок к реинфицированию: появление спаек между уретрой и влагалищем, возникновение уретрального рефлюкса.
В таких случаях врачи могут рекомендовать хирургическую коррекцию: транспозицию дистального отдела уретры. Показаниями к операции являются: наличие условно-патогенной флоры в бактериальном посеве мочи, достоверное повышение бактериурии, закисление рН мочи из-за рефлюкса и др.[3]
Коррекцией постклимактерических изменений занимаются гинекологи. При выявлении онкологического заболевания, пациенты направляются на специфическое лечение к онкологам и хирургам.
При выявлении онкологического заболевания, пациенты направляются на специфическое лечение к онкологам и хирургам.
При наличии связи болей и полового акта, пациенткам могут быть рекомендованы поведенческие меры профилактики:
- посткоитальное мочеиспускание для механического вымывания микробов,
- использование антибактериальных кремов после полового акта,
- подмывание после полового акта,
- коррекцию сексуальных паттернов для уменьшения вовлечения уретры в сексуальный контакт,
- использование средств для коррекции микробной флоры влагалища[3].
При циститах и уретритах полезно пить больше жидкости, соблюдать правила личной гигиены, использовать только гипоаллергенные и натуральные средства и белье.
Также рекомендуется вести здоровый образ жизни, выполнять упражнения Кегеля для сохранения тонуса мышц малого таза, запрещается поднимать тяжести, заниматься тяжелой атлетикой.
Проблемы с мочеиспусканием после родов: боли, рези, жжение
- Проблемы с мочеиспусканием после родов
- Как ускорить восстановление функций мочевого пузыря
- Рекомендуется обратиться к врачу
Содержание:
В послеродовой период многие женщины испытывают трудности с мочеиспусканием. Отсутствие позывов или, наоборот, слишком частые позывы, болезненные ощущения, подтекание при кашле или смехе — следствие растяжения мышц тазового дна и снижения тонуса мочевого пузыря.
Проблемы с мочеиспусканием после родов
После родов женщина может вовсе не ощущать желания посетить туалет, даже когда мочевой пузырь уже полон.
Это связано с тем, что давление матки на мочевой пузырь пропадает, снижается тонус мочевого пузыря, он увеличивается в размерах, отекает и начинает накапливать много жидкости. Его чувствительность может снизиться из-за применения обезболивающих средств в родах, мышечных спазмов или страха перед болью.
Специального лечения эта проблема не требует: постепенно тонус мочевого пузыря повышается, отечность спадает, и мочеиспускание нормализуется. Просто стоит на первых порах регулярно напоминать себе, что нужно посетить туалет.
Частое и обильное мочеиспускание в первые дни после родов говорит о выводе из организма лишней жидкости. Если в туалет хочется часто, а количество мочи при этом скудное, лучше проконсультироваться с врачом, поскольку это может быть признаком начала воспаления мочевого пузыря или мочеиспускательного канала.
Чаще всего жжение и боль объясняются попаданием мочи на ссадины, появившиеся в процессе родов, и незажившие швы. Для снижения неприятных ощущений можно мочиться, стоя в душе, широко расставив ноги, чтобы струя мочи не касалась наружных половых органов.
Если болезненность при мочеиспускании не проходит после заживления ссадин и швов (обычно на вторые-третьи сутки) или болит сам мочевой пузырь, это может быть симптомом уретрита или цистита.
После естественных родов мышцы тазового дна растягиваются и теряют упругость, ослабляя давление на мочевой пузырь и мочеиспускательный канал. В результате мочевой пузырь теряет способность закрываться полностью, поэтому при смехе или кашле может выделяться несколько капель мочи. Многие женщины стесняются этой деликатной проблемы, а на самом деле с ней можно справиться при помощи гигиенических прокладок и упражнений Кегеля.
Как ускорить восстановление функций мочевого пузыря
Если вам трудно вставать, воспользуйтесь судном, но не холодным, а предварительно нагретым. Мочеиспускание можно вызвать рефлекторно — звуком льющейся воды. Если самостоятельно сходить в туалет не удалось, сообщите об этом медсестре, которая поставит катетер.
Тренируйте мочевой пузырь: не сокращайте объем потребляемой жидкости, особенно если кормите грудью.
Принуждайте мочевой пузырь работать: в первые дни после родов посещайте туалет каждые два часа, даже если не чувствуете позывов.

Больше ходите: это стимулирует нормальную работу кишечника и мочевого пузыря.
Выполняйте специальные упражнения для укрепления мышц тазового дна — упражнения Кегеля.
В положении лежа или сидя напрягите мышцы влагалища и заднего прохода так, будто вы сдерживаете мочеиспускание, задержитесь в таком положении на несколько секунд, а затем полностью расслабьте мышцы. При выполнении упражнений не напрягайте живот и ягодицы и не сдвигайте ноги вместе. Упражнения Кегеля рекомендуется делать не реже 3 раз в день, а лучше чаще. За один подход оптимально выполнять по 8–10 сокращений мышц.
Откажитесь от употребления напитков и продуктов, раздражающих мочевой пузырь, — кофе, острых приправ, солений, копченостей.
Восстановление нормальной работоспособности мочевого пузыря может занять от нескольких дней до одного-полутора месяцев. Если за это время недержание не проходит, нужно сообщить об этом врачу-гинекологу на плановом осмотре, который обычно бывает через шесть недель после родов.
Рекомендуется обратиться к врачу, если:
после заживления разрывов или разрезов в промежности вы все равно испытываете боль или жжение в мочеиспускательном канале или в области мочевого пузыря;
позывы к мочеиспусканию частые, но количество отделяемой мочи скудное;
моча мутная и с резким, неприятным запахом;
температура тела повышена, даже незначительно.
Перечисленные симптомы могут быть признаком развития инфекции мочевыводящих путей, которая без должного лечения станет причиной пиелонефрита. Лечение сегодня можно успешно совмещать с грудным вскармливанием, поэтому не бойтесь обращаться за медицинской помощью, если ваш мочевой пузырь после родов не работает как часы.
Авторы: | Эксперты Huggies |
Ссылки на источники:
Caring for your Bladder During and after Delivery.
 University of Michigan Health System.
University of Michigan Health System.Chaunie Brusie. Postpartum Incontinence Causes and Treatment. Verywell Family. Updated on August 04, 2019.
After birth—bladder assessment. Mater Mothers’ Hospital.
Urinary Incontinence and Pregnancy. WebMD.
10 truths: leaking urine in pregnancy and after birth. NCT UK.
Читай нас на Яндекс Дзен
Вульвовагиниты
Вульвовагиниты
Вульвовагинит — это воспалительное заболевание, протекающее с поражением слизистой оболочки вульвы и стенок влагалища.
Вульвовагинит является одним из самых распространенных гинекологических заболеваний.
Выделяют неинфекционные и инфекционные вульвовагиниты.
- Неинфекционные вульвовагиниты могут развиться в результате локального повреждения из-за действия инородных тел (например, тампонов, вагинальных пессариев, диафрагм), химических раздражителей (например, ароматизированной туалетной бумаги, дезодорантов) или атрофических изменений, лучевой терапии и гинекологических операций.

- Инфекционные вульвовагиниты.
Неспецифические вульвовагиниты часто вызываются такими бактериями, как стафилококки, стрептококки, энтерококки, кишечная палочка, клебсиелла, протей и некоторыми другими бактериями.
Грибковый (кандидозный) вульвовагинит — второй по распространенности вульвовагинит. Как правило, развивается на фоне дисбаланса микрофлоры влагалища. Пик заболеваемости обычно приходится на первые месяцы жизни девочки и начало пубертатного периода (периода полового созревания).
Специфические вульвовагиниты связаны с ЗППП (заболеваниями, передающимися половым путем): урогенитальным микоплазмозом, хламидиозом, гонореей, трихомониазом. Они присущи в основном женщинам детородного возраста, но иногда диагностируются даже у грудничков. Заражение детей этими инфекциями чаще всего происходит от матери перинатально или во время родов.
Частые симптомы вульвовагинитов: белые выделения, зуд, жжение, дискомфорт в интимной зоне, частые позывы к мочеиспусканию и др. Иногда могут появиться склонность к запорам, а также боли в нижней части живота, которая может «отдавать» в крестцовую область. При беременности вульвовагинит может не сопровождаться явным физическим дискомфортом, что важно учитывать при проведении опроса и обследования у гинеколога на любом сроке беременности. Возможны и другие симптомы вульвовагинита, которые часто зависят от вида заболевания.
Иногда могут появиться склонность к запорам, а также боли в нижней части живота, которая может «отдавать» в крестцовую область. При беременности вульвовагинит может не сопровождаться явным физическим дискомфортом, что важно учитывать при проведении опроса и обследования у гинеколога на любом сроке беременности. Возможны и другие симптомы вульвовагинита, которые часто зависят от вида заболевания.
Факторы риска развития вульвовагинитов:
- изменение гормонального фона, что особенно характерно для первых недель жизни после рождения, пубертата (периода полового созревания), периода беременности и климакса;
- местное переохлаждение;
- перегревание зоны промежности, например, при редкой смене подгузников, чрезмерном укутывании ребенка;
- нерациональная гигиена новорожденных девочек (слишком частое подмывание, растирание промежности полотенцем, применение агрессивных гигиенических средств и т.п.)
- недостаточное прополаскивание нижнего белья после стирки;
- стрессовые ситуации, невротические реакции;
- нерациональный и длительный прием антибиотиков;
- сахарный диабет;
- ослабленный иммунитет;
- наличие аллергодерматозов и атопии и другие.

При отсутствии необходимого лечения вульвовагинит может привести к развитию уретрита, цистита и пиелонефрита. Возможно также поражение шейки матки с инфицированием эндометрия. В репродуктивном возрасте это может также повлиять на возможность деторождения.
Поэтому так важно своевременно обратиться к врачу и пройти необходимое лечение.
Для лечения специфических (в комплексной терапии) и неспецифических (любой этиологии) вульвовагинитов можно использовать препарат Тантум® Роза (в форме готового раствора в удобном флаконе или порошка для приготовления раствора или ванночек), который действует комплексно: облегчает такие неприятные симптомы, как зуд, боль и жжение, уже через 20 минут после применения1, восстанавливает микрофлору, подавляя рост только патогенной флоры6, обладает выраженным противовоспалительным действием2-4, разрешен в период беременности и лактации5.
Вернуться к началуБактериальный вагиноз
Бактериальный вагиноз (дисбактериоз влагалища) — это инфекционное заболевание, которое протекает без воспаления.
Это достаточно распространенное заболевание у женщин, особенно в возрасте 23-30 лет. По данным статистики, 25–35 % женщин болеют бактериальным вагинозом. Но только половина может знать о заболевании, так как только у половины может присутствовать характерный признак болезни (запах рыбы у выделений).
Бактериальный вагиноз может привести к таким последствиям, как послеоперационные осложнения после гинекологических операций, раннее прерывание беременности или преждевременные роды, послеродовой эндометрит, воспалительные заболевания малого таза, хориоамнионит, повышение риска инфицирования ВИЧ — инфекцией и другими половыми инфекциями.
Микрофлора влагалища является подвижной экосистемой. В норме основой микрофлоры влагалища являются лактобациллы (Lactobacillus spp.), которые выполняют защитную функцию. Лактобациллы перерабатывают гликоген (эпителиальные клетки влагалища женщин репродуктивного возраста в большом количестве содержат гликоген) в молочную кислоту, что снижает кислотность влагалища. Лактобациллы также образуют перекись водорода. Кислая среда влагалища и перекись водорода подавляют рост условно-патогенных микробов (стафилококков, стрептококков, кишечной палочки, анаэробных бактерий, Gardnerella vaginalis, Mobiluncus spp.), которые в небольшом количестве присутствуют во влагалище большинства женщин.
Лактобациллы также образуют перекись водорода. Кислая среда влагалища и перекись водорода подавляют рост условно-патогенных микробов (стафилококков, стрептококков, кишечной палочки, анаэробных бактерий, Gardnerella vaginalis, Mobiluncus spp.), которые в небольшом количестве присутствуют во влагалище большинства женщин.
Если доля лактобацилл снижается, их место в экосистеме занимают условно-патогенные микробы (в первую очередь Gardnerella vaginalis), которые выделяют особые соединения (летучие амины), запах которых напоминает запах тухлой рыбы.
Причина бактериального вагиноза — изменение соотношения доли лактобацилл и условно-патогенных микробов, вызывающих бактериальный вагиноз. Если доля последних увеличивается, то развивается бактериальный вагиноз. Поэтому бактериальный вагиноз и называется дисбактериозом влагалища.
Факторы риска развития бактериального вагиноза:
- ослабленный иммунитет;
- применение антибиотиков;
- неправильное питание;
- ухудшение работы кишечника;
- ношение неподходящего нижнего белья;
- ранее перенесенные заболевания половых органов воспалительного характера;
- наличие различных нарушений менструального цикла;
- применение оральных контрацептивов;
- смена полового партнера и другие.

Симптомы бактериального вагиноза:
— зуд, жжение, дискомфорт в интимной области;
— серовато-белые выделения из влагалища с неприятным запахом рыбы.
В случае появления симптомов заболевания необходимо незамедлительно обратиться к врачу. Для лечения бактериального вагиноза можно использовать препарат Тантум® Роза (в форме готового раствора в удобном флаконе или порошка для приготовления раствора), который действует комплексно: облегчает такие неприятные симптомы, как зуд, боль и жжение, уже через 20 минут после применения1, восстанавливает микрофлору, подавляя рост только патогенной флоры6, обладает выраженным противовоспалительным действием2-4, разрешен в период беременности и лактации5.
Узнайте больше на www.tantum-rosa.net
Список литературы
- Czajka, R. et al. Assessment of the efficacy of benzydamine (Tantum Rosa) in form of vaginal lavage in the treatment of perineal complaints in the early puerperium.
 Pol J Gyn Invest 2001; 4(2): 99-105
Pol J Gyn Invest 2001; 4(2): 99-105 - Volterrani F., Tana S., Trenti N., Topical benzydamine in the treatment of vaginal radiomucositis,Int. J. Tiss. Reac., 1987,IX (2) 169-71
- P.A. Quane, G.G. Graham, J.B. Ziegler, Pharmacology of Benzidamine, School of Physiology and Pharmacology and Scool of Paediatrics, University of NSW, 2052 Sydney, Australia, 19 98.
- Müller-Peddinghaus R., New pharmacologic and biochemical findings on the mechanism of action of the non-steroidal antiphlogistic, benzydamine. A synopsis Arzneimittelforschung. 1987 May;37(5A):635-45.
- Согласно инструкции по применению
- MaglianoE. At al. The role of benzydamine in the topical treatment of the so called non specific vaginitis. Int J Tiss React 1987; X1(2): 151-156
Материал для статьи подготовлен в том числе при помощи данных источников:
http://www.knigamedika.ru/moche/vospalit/vulvovaginit.html
http://www.polismed.com/articles-vulvovaghinitpricinisimptomipriznaki. html#subanchor_1_7
html#subanchor_1_7
http://ginekolog-i-ya.ru/vulvovaginit.html
http://www.krasotaimedicina.ru/diseases/zabolevanija_gynaecology/vulvovaginitis#h3_0
http://www.venerologia.ru/venerologia/bakvaginoz.htm
http://www.ayzdorov.ru/lechenie_vaginoz_chto.php
Вернуться к началу
Дизурия, частота и неотложность — клинические методы
Определение
Дизурия — это любой дискомфорт, связанный с мочеиспусканием. Аномально частое мочеиспускание (например, раз в час или два) называется частотой мочеиспускания . Позывы — это резкие, сильные, часто непреодолимые позывы к мочеиспусканию.
Техника
Термин дизурия используется для описания болезненного мочеиспускания, которое часто означает инфекцию нижних мочевыводящих путей.Пациент обычно описывает дискомфорт как жжение, покалывание или зуд. Боль, возникающая в начале или во время мочеиспускания, предполагает поражение уретры, тогда как боль после мочеиспускания подразумевает патологию в области мочевого пузыря или простаты. Иногда пациент рассказывает историю боли в надлобковой области.
Иногда пациент рассказывает историю боли в надлобковой области.
У мужчин боль при мочеиспускании наиболее остро ощущается в головке полового члена, независимо от того, находится ли заболевание в уретре или мочевом пузыре; боль может сохраняться между мочеиспусканием.Следует отдельно расспросить о выделениях из полового члена, особенно у молодых мужчин. Вопросы относительно характера и объема выделений важны. Гонококковый уретрит обычно проявляется обильными гнойными выделениями, тогда как негонококковый уретрит обычно бывает слизистым и незначительным. Мужчинам старшего возраста следует задавать конкретные вопросы о связанных с ними нерешительности, перемежаемости или напряжении. Спросите пациента о том, стоит ли стоять ближе к унитазу или начать медленнее, чем раньше.Эти симптомы указывают на обструкцию, частый предвестник инфекции, обычно возникающую в результате увеличения простаты или стриктуры уретры.
У женщин с дизурией первый вопрос должен заключаться в том, является ли дискомфорт внутренним или внешним; Помимо воспаления или инфекции мочевыводящих путей, воспаление влагалища может вызвать дизурию, поскольку моча проходит через воспаленные половые губы. Если ощущение является внутренним или надлобковым, более вероятен источник мочевыводящих путей; Вопросы о сопутствующей лихорадке, ознобе, боли в спине, тошноте, рвоте и предшествующих инфекциях мочевыводящих путей следует задавать, чтобы попытаться отличить инфекцию верхних и нижних мочевых путей.Если ощущение «снаружи», следует подозревать вагинальную этиологию. Всегда следует задавать вопросы о выделениях из влагалища или зуде. Вагинит и инфекция мочевыводящих путей часто сосуществуют, а вагинальные инфекции в некоторых группах населения встречаются почти в шесть раз чаще, чем инфекции мочевыводящих путей. Помните, что женщины часто добровольно не сообщают информацию о выделениях из влагалища или вагинальном зуде. Чтобы определить этиологию дизурии у отдельного пациента, часто требуется как анализ мочи, так и тазовое обследование.
Если ощущение является внутренним или надлобковым, более вероятен источник мочевыводящих путей; Вопросы о сопутствующей лихорадке, ознобе, боли в спине, тошноте, рвоте и предшествующих инфекциях мочевыводящих путей следует задавать, чтобы попытаться отличить инфекцию верхних и нижних мочевых путей.Если ощущение «снаружи», следует подозревать вагинальную этиологию. Всегда следует задавать вопросы о выделениях из влагалища или зуде. Вагинит и инфекция мочевыводящих путей часто сосуществуют, а вагинальные инфекции в некоторых группах населения встречаются почти в шесть раз чаще, чем инфекции мочевыводящих путей. Помните, что женщины часто добровольно не сообщают информацию о выделениях из влагалища или вагинальном зуде. Чтобы определить этиологию дизурии у отдельного пациента, часто требуется как анализ мочи, так и тазовое обследование.
Определите тяжесть появления симптомов, а также наличие сопутствующей гематурии или надлобковой боли. Колиформные или стафилококковые инфекции мочевыводящих путей обычно имеют более острое начало (менее 4 дней) и чаще связаны с надлобковой болью и гематурией, чем хламидийные инфекции. Женщины с хламидийными инфекциями с большей вероятностью будут использовать оральные контрацептивы и с меньшей вероятностью будут иметь в анамнезе инфекцию мочевыводящих путей в течение предшествующих 2 лет. Также следует поинтересоваться сексуальным анамнезом, потому что хламидийные инфекции более вероятны у женщин с новым половым партнером.Кроме того, наличие в анамнезе полового партнера с недавним уретритом или выделениями может привлечь внимание к хламидиозу или гонорее, которые, как правило, менее симптоматичны на ранних стадиях инфекции у женщин.
Женщины с хламидийными инфекциями с большей вероятностью будут использовать оральные контрацептивы и с меньшей вероятностью будут иметь в анамнезе инфекцию мочевыводящих путей в течение предшествующих 2 лет. Также следует поинтересоваться сексуальным анамнезом, потому что хламидийные инфекции более вероятны у женщин с новым половым партнером.Кроме того, наличие в анамнезе полового партнера с недавним уретритом или выделениями может привлечь внимание к хламидиозу или гонорее, которые, как правило, менее симптоматичны на ранних стадиях инфекции у женщин.
Историческая информация, такая как иммуносупрессия (сахарный диабет, серповидно-клеточная анемия, стероиды и т. Д.), Детские инфекции, перенесенный острый пиелонефрит, предшествующие рецидивы или рецидивы инфекций мочевыводящих путей (особенно если их больше трех), основное заболевание мочевыводящих путей (камни , предшествующие инструменты, врожденные аномалии) или наличие симптомов в течение более 7 дней определяют популяцию женщин с риском субклинического пиелонефрита. Это клиническое проявление инфекции верхних мочевых путей без обычных сопутствующих симптомов или признаков лихорадки, озноба, боли в спине, тошноты и рвоты, меньше поддается краткосрочным курсам терапии и с большей вероятностью может рецидивировать. Субклинический пиелонефрит встречается у 30% женщин в типичных учреждениях первичной медико-санитарной помощи и у 80% неимущих женщин с дизурией.
Это клиническое проявление инфекции верхних мочевых путей без обычных сопутствующих симптомов или признаков лихорадки, озноба, боли в спине, тошноты и рвоты, меньше поддается краткосрочным курсам терапии и с большей вероятностью может рецидивировать. Субклинический пиелонефрит встречается у 30% женщин в типичных учреждениях первичной медико-санитарной помощи и у 80% неимущих женщин с дизурией.
Частоту мочеиспускания следует дифференцировать от полиурии , которая конкретно связана с отхождением аномально большого объема мочи за относительно короткий период времени.Частота нормального мочеиспускания может значительно варьироваться от человека к человеку в зависимости от личностных качеств, емкости мочевого пузыря или привычек питья. Из-за этого иногда бывает трудно получить историю частоты. Однако изменение частоты или анамнез мочеиспускания более одного раза в ночное время после выхода на пенсию является ключом к разгадке патологии мочевыводящих путей. Спросите об объеме и времени мочеиспускания, поскольку большой объем мочевого пузыря может скрывать увеличение выработки мочи. Частота обычно сопровождает дизурию, связанную с инфекциями мочевыводящих путей, но реже — вагинит.Спросите также о периодичности появления симптомов, потому что дневная частота без никтурии или частота, продолжающаяся всего несколько часов за раз, предполагает нервное напряжение или психиатрическую причину.
Частота обычно сопровождает дизурию, связанную с инфекциями мочевыводящих путей, но реже — вагинит.Спросите также о периодичности появления симптомов, потому что дневная частота без никтурии или частота, продолжающаяся всего несколько часов за раз, предполагает нервное напряжение или психиатрическую причину.
Ургентные позывы могут возникать с мочеиспусканием или без него и часто заканчиваются недержанием мочи. При сильном воспалении нижних отделов мочевыводящих путей позыв к мочеиспусканию может быть постоянным, и при каждом мочеиспускании выделяется лишь несколько миллилитров мочи. Ургентное недержание мочи следует дифференцировать от других типов недержания, особенно от стрессового недержания.Неотложные позывы также чаще сопровождают дизурию, связанную с инфекциями мочевыводящих путей, чем дизурию, связанную с вагинитом.
Фундаментальные науки
Дизурия связана с воспалением нижних мочевыводящих путей. Хотя причиной обычно является инфекция, другие этиологии включают кристаллурию, камни в мочевом пузыре и нижних мочеточниках, опухоли (как явную карциному, так и карциному in situ), интерстициальный цистит, травму, связанную с половым актом, местное раздражение или аллергию от инородных тел, инструменты и т. д. применяемые химические вещества, а также высыхание и истончение слизистой уретры, которое происходит у женщин после менопаузы.Серьезные бессимптомные инфекции встречаются у 6–9% амбулаторных женщин и примерно у 4% мужчин. И наоборот, до 23% женщин и 14% мужчин с дизурией не имеют инфекции. В некоторых подгруппах наблюдается повышенная распространенность бессимптомных инфекций. Факторы риска включают сахарный диабет, беременность и патологию мочевого пузыря, такую как цистоцеле, дивертикулы и гипертрофия предстательной железы, или другие состояния, способствующие увеличению остаточного объема.
д. применяемые химические вещества, а также высыхание и истончение слизистой уретры, которое происходит у женщин после менопаузы.Серьезные бессимптомные инфекции встречаются у 6–9% амбулаторных женщин и примерно у 4% мужчин. И наоборот, до 23% женщин и 14% мужчин с дизурией не имеют инфекции. В некоторых подгруппах наблюдается повышенная распространенность бессимптомных инфекций. Факторы риска включают сахарный диабет, беременность и патологию мочевого пузыря, такую как цистоцеле, дивертикулы и гипертрофия предстательной железы, или другие состояния, способствующие увеличению остаточного объема.
При беременности надлобковый дискомфорт и затруднения при мочеиспускании могут возникать при отсутствии инфекции мочевыводящих путей.В первом триместре это может относиться к ретровертированной матке; на поздних сроках беременности это может быть связано с сдавлением мочевого пузыря головкой плода. Диагностировать инфекцию мочевыводящих путей по симптомам труднее на поздних сроках беременности, поскольку позывы на позывы, частота позывов и надлобковое давление могут возникать в норме. Из-за последствий инфекций мочевыводящих путей как для матери, так и для плода необходимо внимательно следить за симптомами и часто делать анализ мочи.
Из-за последствий инфекций мочевыводящих путей как для матери, так и для плода необходимо внимательно следить за симптомами и часто делать анализ мочи.
В среднем мочевой пузырь взрослого человека вмещает от 400 до 700 мл мочи.Нормальные модели мочеиспускания могут значительно различаться; взрослые обычно мочатся от 5 до 6 раз в день, но не более одного раза после выхода на пенсию. Средний суточный диурез от 1200 до 1500 мл. Частое мочеиспускание может происходить либо из-за увеличения объема мочи, либо из-за уменьшения объема мочевого пузыря (т.е. менее 200 мл).
Увеличение объема мочи может быть результатом употребления диуретиков, сахарного диабета с осмотическим диурезом, несахарного диабета, компульсивного употребления воды или потери почечной концентрирующей способности.Последнее происходит на ранней стадии при многих типах почечной паренхимы, включая инфекцию. Также наблюдается диуретический ответ после прекращения наджелудочковых тахиаритмий и постельного режима на фоне отека.
Снижение емкости мочевого пузыря может быть следствием беспокойства, оперативных вмешательств, обструкции, приводящей к остаточной мочеиспусканию и сниженной функциональной емкости, утолщенной неэластичной фиброзной стенки (из-за интерстициального цистита, облучения, хронических инфекций, таких как туберкулез и шистосомоз) или воспалительных состояний, которые повышают чувствительность мочевого пузыря. (е.g., давление от внутренних или внешних масс, камней или инфекций). Спастические нейрогенные пузыри также вызывают снижение емкости мочевого пузыря, тогда как гипотонические нейрогенные пузыри с хроническими большими остаточными объемами (более 30 мл) имитируют обструкцию выходного отверстия мочевого пузыря со сниженной функциональной емкостью. Очень низкий или высокий pH мочи может редко вызывать частоту. Психиатрические расстройства нередко отражаются симптомами учащенного мочеиспускания. Частота — это обычная реакция на эмоциональный стресс.
Срочное мочеиспускание подразумевает воспаление, часто затрагивающее треугольник и заднюю уретру. Рецепторы растяжения в мочевом пузыре и задней уретре поддерживают рефлексы, ответственные за позывы к мочеиспусканию. Позывы к мочеиспусканию обычно возникают, когда мочевой пузырь приближается к максимальной емкости. Воспалительные или невропатические процессы могут привести к повышенной чувствительности этих рецепторов. Общие клинические состояния, приводящие к неотложной помощи, включают инфекции мочевыводящих путей, травмы, камни, опухоли мочевого пузыря (особенно карциному in situ), инородные тела и все состояния, которые могут привести к снижению емкости мочевого пузыря.Воспалительный отек слизистой, подслизистой и даже мышечной слизистой приводит к потере эластичности мочевого пузыря и последующей боли даже из-за небольшого растяжения мочевого пузыря. Ургентное недержание мочи часто встречается в ранее упомянутых клинических условиях (в том числе после недавней простатэктомии), и его следует отличать от других форм недержания, таких как недержание мочи при переполнении или стрессовое недержание.
Рецепторы растяжения в мочевом пузыре и задней уретре поддерживают рефлексы, ответственные за позывы к мочеиспусканию. Позывы к мочеиспусканию обычно возникают, когда мочевой пузырь приближается к максимальной емкости. Воспалительные или невропатические процессы могут привести к повышенной чувствительности этих рецепторов. Общие клинические состояния, приводящие к неотложной помощи, включают инфекции мочевыводящих путей, травмы, камни, опухоли мочевого пузыря (особенно карциному in situ), инородные тела и все состояния, которые могут привести к снижению емкости мочевого пузыря.Воспалительный отек слизистой, подслизистой и даже мышечной слизистой приводит к потере эластичности мочевого пузыря и последующей боли даже из-за небольшого растяжения мочевого пузыря. Ургентное недержание мочи часто встречается в ранее упомянутых клинических условиях (в том числе после недавней простатэктомии), и его следует отличать от других форм недержания, таких как недержание мочи при переполнении или стрессовое недержание.
Клиническая значимость
Симптомы дизурии, частые и неотложные позывы имеют тенденцию проявляться вместе.У них много общих этиологий. До 25% женского населения ежегодно будут обращаться за медицинской помощью по поводу синдрома воспаления нижних мочевыводящих путей, что составляет более 5 миллионов посещений врача и миллионы долларов дополнительных затрат на анализы и лекарства. Хотя на основании одних лишь симптомов невозможно определить, окажется ли у конкретного пациента инфекция мочевыводящих путей (или отличить инфекцию верхних и нижних путей), тщательный сбор анамнеза может предоставить важные подсказки и позволить клиницистам предоставить рациональные и рациональные решения. рентабельный план.Примерно у 30% пациентов с симптомами инфекции нижних мочевыводящих путей, но у которых доказано их отсутствие, специальное лечение другого состояния за пределами мочевыводящих путей вылечит или уменьшит симптомы. Яркие примеры включают вагинит или воспалительное заболевание кишечника.
Хотя симптоматическая или бессимптомная бактериурия сама по себе редко приводит к терминальной стадии почечной недостаточности, это не совсем доброкачественное состояние. Раннее выявление и лечение инфекций мочевыводящих путей может облегчить симптомы, предотвратить пиелонефрит и снизить последующую заболеваемость и смертность.Особенно во время беременности риски и затраты на инфекции мочевыводящих путей высоки. У мужчин эти симптомы часто указывают на структурное поражение мочевыводящих путей, поэтому часто показаны рентгенограммы и хирургические вмешательства. Следовательно, необходимо уделять пристальное внимание этой триаде симптомов, поскольку тонкая симптоматика может указывать на серьезное заболевание.
Список литературы
- Брукс Д., Маудар А. Патогенез уретрального синдрома у женщин и его диагностика в общей практике. Ланцет.1972; 2: 893–98. [PubMed: 4116601]
Buchsbaum HJ, Schmidt JD, eds. Гинекологическая и акушерская урология. Филадельфия: W.
 B. Сондерс, 1982; 538–39.
B. Сондерс, 1982; 538–39.Carlton CE Jr, Скардино PT. Первоначальная оценка, включая сбор анамнеза, физический осмотр и анализ мочи. В: Walsh PC, Gittes RF, Perlmutter AD, Stamey TA, ред. Урология Кэмпбелла. Филадельфия: W.B. Сондерс, 1986; 276–79.
- Gillenwater JY, Харрисон РБ, Кинин CM. Естественное течение бактериурии у школьниц.N Engl J Med. 1979; 301: 396–99. [PubMed: 460340]
- Канаров А.Л., Пасс TM, МакКью Дж. П., Коэн А.Б., Хендрикс TM, Фридланд Г. Стратегии лечения мочевых и вагинальных инфекций. Arch Intern Med. 1978; 138: 1069–73. [PubMed: 666465]
- Komaroff AL. Острая дизурия у женщин. N Engl J Med. 1984; 310: 368–75. [PubMed: 6361571]
- Kraft JK, Stamey TA. Естественное течение симптоматической рецидивирующей бактериемии у женщин. Медицина. 1977; 56: 55–60. [PubMed: 319320]
- Мивз Э.М. Мл.Простатит. Ann Rev Med. 1979; 30: 279–88. [PubMed: 400497]
Smith DR. Симптомы нарушений мочеполовой системы и влияние психики на почечную и мочеполовую функции.
 В кн .: Общая урология. Лос-Альтос, Калифорния: Медицинские публикации Ланге, 1984; 32–33, 631–37.
В кн .: Общая урология. Лос-Альтос, Калифорния: Медицинские публикации Ланге, 1984; 32–33, 631–37.- Smith JW, Jones SR, Reed WP, Tice AD, Deupree RH, Kaiser B. Рецидивирующие инфекции мочевыводящих путей у мужчин. Ann Intern Med. 1979; 91: 544–48. [PubMed: 384858]
- Stamm WE, Counts GW, Running KR, Fihn S, Turck M, Holmes KK.Диагностика колиформной инфекции у женщин с острым дизурией. N Engl J Med. 1982; 307: 463–68. [PubMed: 7099208]
- Штамм В.Е., Вагнер К.Ф., Амсель Р., Александр Э.Р., Так М., Графс Г.В., Холмс К.К. Причины острого уретрального синдрома у женщин. N Engl J Med. 1980; 303: 409–15. [PubMed: 6993946]
Sunford JP. Симптомы и инфекции мочевыводящих путей. Ann Rev Med. 1976; 2: 485–98.
ten Cate HW. Гинекологические проблемы мочевыводящих путей. В: Witten DM, Myers GH, Utz DC, eds.Клиническая урография Эммета. Филадельфия: W.B. Сондерс, 1977; 2155–58.
Цистит — Симптомы — NHS
Цистит может вызывать проблемы с мочеиспусканием и вызывать недомогание.
Симптомы цистита у взрослых
Цистит у взрослых может вызывать:
- Боль, жжение или покалывание при мочеиспускании
- Мне нужно писать чаще и срочно, чем обычно
- ощущение, что вам снова нужно в туалет вскоре после посещения туалета
- Моча темная, мутная или с резким запахом
- Боль внизу живота
- общее недомогание, слабость, тошнота и усталость
- кровь в моче
У взрослых цистит обычно не вызывает высокой температуры (лихорадки).
Но если у вас температура 38 ° C (100,4F) или выше и боль в пояснице или боках, это может быть признаком инфекции почек.
Симптомы цистита у детей
Может быть трудно определить, есть ли у ребенка цистит, потому что симптомы могут быть расплывчатыми, и маленькие дети не могут легко объяснить, что они чувствуют.
Возможные симптомы цистита у детей раннего возраста могут включать:
У детей с циститом иногда могут наблюдаться симптомы, обычно встречающиеся у взрослых, такие как боль при мочеиспускании, мочеиспускание чаще, чем обычно, и боль в животе.:max_bytes(150000):strip_icc()/171172050-56a504a33df78cf77285ff6e.jpg)
Когда обращаться к GP
Если вы женщина, у которой ранее был цистит, или у вас есть легкие симптомы, которые длились менее 3 дней, вам не обязательно обращаться к терапевту.
Цистит очень распространен у женщин, и в легких случаях он проходит самостоятельно.
Попробуйте некоторые меры самопомощи или поговорите с фармацевтом, если вам понадобится совет по лечению цистита.
Но вы должны увидеть терапевта, если:
- Вы не уверены, цистит ли это
- у вас тяжелые симптомы
- Ваши симптомы не улучшаются в течение 3 дней
- Вы часто болеете циститом
- ты беременна
- у вашего ребенка есть симптомы
- ты мужчина
Детей и мужчин всегда следует посещать терапевта, если у них есть симптомы цистита, поскольку в этих группах заболевание встречается реже и может быть более серьезным.
Цистит обычно не вызывает серьезного беспокойства, но симптомы могут быть похожи на несколько других состояний, поэтому важно поставить правильный диагноз, если вы не уверены, есть ли он у вас./200214484-001-56a46fcb5f9b58b7d0d6fa0f.jpg)
Интерстициальный цистит
Вам следует обратиться к терапевту, если у вас длительная или частая боль в области таза и проблемы с мочеиспусканием, поскольку у вас может быть состояние, называемое интерстициальным циститом.
Узнайте больше об интерстициальном цистите
Последняя проверка страницы: 9 августа 2018 г.
Срок следующего рассмотрения: 9 августа 2021 г.
Уретрит у женщин
Уретрит возникает, когда уретра красная и опухшая (воспаленная).Уретра — это трубка, по которой моча выводится из мочевого пузыря за пределы тела. Уретра может опухнуть и вызвать жгучую боль при мочеиспускании. Вы также можете испытывать боль во время секса. Это может вызвать боль в животе (животе) или тазу. Также могут возникнуть выделения из уретры или влагалища.
Что вызывает уретрит?
Уретрит может быть вызван бактериальной или вирусной инфекцией. Такая инфекция может привести к таким состояниям, как инфекция мочевыводящих путей (ИМП) или инфекция, передающаяся половым путем (ИППП)..png) Уретрит также может быть вызван травмой, повышенной чувствительностью или аллергией на химические вещества в лосьонах и других продуктах.
Уретрит также может быть вызван травмой, повышенной чувствительностью или аллергией на химические вещества в лосьонах и других продуктах.
Как диагностируется уретрит?
Ваш лечащий врач осмотрит вас и спросит о ваших симптомах и истории болезни. Вы также можете пройти один или несколько из следующих тестов:
Анализ мочи. Образцы мочи берутся и проверяются на наличие проблем.
Анализ крови. Берут образец крови и проверяют на наличие проблем.
Вагинальный посев. Берут образец выделений из влагалища и проверяют на наличие проблем. Во влагалище вводится ватный тампон.
Цистоскопия. Этот тест позволяет врачу искать проблемы в мочевыводящих путях. В тесте используется тонкий гибкий телескоп, называемый цистоскопом, с прикрепленной лампой и камерой. Зонд вводится в уретру.
Ультразвук. Это позволяет врачу увидеть подробное изображение внутренней части вашего таза.
 Ультразвук не покажет, есть ли у вас уретрит. Но он может показывать другие признаки ИППП, которые также могут вызывать уретрит.
Ультразвук не покажет, есть ли у вас уретрит. Но он может показывать другие признаки ИППП, которые также могут вызывать уретрит.Тест на нуклеиновую кислоту (NAT). Это может определить, есть ли у вас вирус или бактерии. Это может быть сделано вместо посева, потому что это позволяет быстрее диагностировать.
Как лечится уретрит?
Лечение зависит от причины уретрита. Если это вызвано бактериальной инфекцией, будут назначены лекарства от инфекции (антибиотики).Ваш лечащий врач может рассказать вам больше о вариантах лечения. А пока ваши симптомы можно вылечить. Для облегчения боли и отека могут быть назначены противовоспалительные препараты, такие как ибупрофен. При отсутствии лечения симптомы могут ухудшиться. Это также может вызвать образование рубцовой ткани в уретре, что приведет к его сужению. А это может привести к воспалительному заболеванию органов малого таза.
Когда звонить своему поставщику медицинских услуг
Немедленно позвоните поставщику медицинских услуг, если у вас есть одно из следующего:
Температура 100.
 4 ° F ( 38,0 ° C) или выше, или по указанию врача
4 ° F ( 38,0 ° C) или выше, или по указанию врачаЖгучая боль при мочеиспускании
Боль в животе или тазу
Повышенное позывание к мочеиспусканию
Выделения из во влагалище
Профилактика ИППП
Когда дело доходит до секса, важно проявлять осторожность и быть в безопасности. Любой половой контакт с половым членом, влагалищем, анусом или ртом может распространить ИППП. Единственный надежный способ предотвратить ИППП — это отказ от секса (воздержание).Но есть способы сделать секс безопаснее. Используйте латексный презерватив каждый раз, когда занимаетесь сексом. И поговорите со своим партнером об ИППП перед половым актом.
Горящая моча | причины | факторы риска | знаки
Автор: Medicover Hospitals / 29 декабря 2020 г. Главная | симптомы | жгучая моча Дискомфорт при мочеиспускании может быть вызван не каким-либо заболеванием. Примеры включают слишком долгое удержание его в моче.
Дискомфорт при мочеиспускании может быть вызван не каким-либо заболеванием. Примеры включают слишком долгое удержание его в моче.Контекст статьи:
- Что горит моча?
- Причины
- Факторы риска
- Знаки
- Когда обратиться к врачу?
- Диагностика
- Лечение
- Домашние средства
- Часто задаваемые вопросы
Что горит моча?
- Жжение в моче — это боль, которая ощущается при выходе мочи из мочевого пузыря. Жжение, болезненное мочеиспускание, также известное как дизурия.
- Симптомы могут быть постоянными или переменными и могут улучшаться или ухудшаться в зависимости от функций и движений тела.
- Боль может быть описана как ощущение саднения или покалывания, и ее интенсивность может варьироваться от легкой до сильной.
- Болезненное или затрудненное мочеиспускание, ощущение постоянной потребности в мочеиспускании или кровь в моче могут сопровождать жжение при мочеиспускании.

Причины:
Инфекции мочевыводящих путей (ИМП):
- ИМП — наиболее частая причина жжения при мочеиспускании. ИМП вызывается бактериальными инфекциями мочевыводящих путей.
- Бактерии часто прикрепляются к внутренней выстилке уретры, и если ИМП не лечить быстро, они могут быстро распространиться на другие мочевыводящие структуры.
- Болезненное мочеиспускание, учащенное мочеиспускание и изменение цвета мочи — вот некоторые из симптомов инфекции мочевыводящих путей
Травма:
- Чувство жжения при мочеиспускании также может быть результатом местной травмы или раздражения из-за размещения катетера.
Анатомические препятствия или пороки развития:
- Другой причиной может быть анатомическая обструкция из-за увеличенной простаты или стриктуры уретры.
Болезни, передающиеся половым путем (ЗППП):
- ЗППП, включая хламидиоз, герпес и гонорею, также являются одной из причин жжения или болезненного мочеиспускания.

- Эти инфекции, передаваемые половым путем, также вызываются бактериями и могут возникать вместе с язвами на гениталиях, выделениями из влагалища и зудом в области паха.
Вагинальные дрожжевые инфекции:
- Влагалищная дрожжевая инфекция — распространенная инфекция у женщин, также известная как молочница.
- Это может вызвать жжение при мочеиспускании, а также зуд и покраснение в области влагалища.
Бактериальный вагиноз:
- Если он горит при мочеиспускании, это также может быть связано с бактериальным вагинозом, бактериальной инфекцией, которая в основном поражает женщин. Он известен своим рыбным запахом.
Разрывы влагалища:
- Разрывы влагалища также могут вызывать болезненное мочеиспускание или чувство жжения при мочеиспускании.
- Разрывы влагалища обычно возникают во время энергичного полового акта.
- Попадание мочи на эти ссадины может вызвать прилив боли, а также чувство жжения.
 Также во время родов случаются разрывы влагалища.
Также во время родов случаются разрывы влагалища.
Гормональные причины:
- Существуют также гормональные причины, вызывающие жжение при мочеиспускании. Постменопаузальные эффекты, такие как сухость влагалища, могут быть одной из гормональных причин.
Рак:
- Рак уретры, рак простаты, рак мочевого пузыря, рак влагалища или рак полового члена также могут вызывать жжение при мочеиспускании или болезненное мочеиспускание.
Неврологические состояния:
- Любое нервное заболевание, затрудняющее полное опорожнение мочевого пузыря, также может вызывать болезненное мочеиспускание или ощущение жжения при мочеиспускании.
Атрофический вагинит:
- Атрофический вагинит — симптом постменопаузы, вызванный изменениями уровня гормонов.
- Это состояние приводит к истончению вульвы и влагалища, что может вызвать жжение и раздражение при мочеиспускании, половом акте или просто спонтанно.

Ненужные предметы женской гигиены:
- Некоторые средства женской гигиены утверждают, что очищают влагалище или имеют свежий запах.
- Они изменяют естественный баланс pH во влагалище.
- Кожа влагалища очень чувствительна и легко раздражается при контакте с определенными химическими веществами.
- Это, в свою очередь, может привести к жжению при мочеиспусканию или болезненному мочеиспусканию.
Другие причины:
- Некоторые из других причин жжения при мочеиспускании включают следующее.
- Боль от внешних повреждений половых органов.
- Медицинские состояния, такие как сахарный диабет и другие хронические заболевания, подавляют иммунную систему.
Факторы риска:
- Диабет
- Беременность
- Структурные дефекты мочевыводящих путей
- Ведет половую жизнь
- Любой фактор, препятствующий оттоку мочи, например, камни в почках, увеличенная простата
- Вставьте катетер в мочевой пузырь
- Плохая личная гигиена
- В постменопаузе
- Использование диафрагмы для контроля рождаемости
- Имеют ослабленную иммунную систему
 Наиболее частыми причинами инфекций мочевыводящих путей у детей являются запор, неопорожнение мочевого пузыря и задержка мочеиспускания. Мальчики более склонны к развитию ИМП в детстве, тогда как девочки более склонны к развитию ИМП в младенчестве.
Наиболее частыми причинами инфекций мочевыводящих путей у детей являются запор, неопорожнение мочевого пузыря и задержка мочеиспускания. Мальчики более склонны к развитию ИМП в детстве, тогда как девочки более склонны к развитию ИМП в младенчестве.Знаков:
- Жжение в моче может сопровождать другие симптомы, которые различаются в зависимости от основного заболевания, расстройства или состояния.
- Симптомы, которые часто поражают мочевыводящие пути, могут также влиять на другие системы организма.
Признаки мочеиспускания, которые могут возникать вместе с жжением мочи
- Моча с кровью или розовым цветом
- Изменение цвета мочи
- Мутная моча
- Дизурия и задержка мочи
- Моча с неприятным запахом
- Частое мочеиспускание
- Боль при мочеиспускании
- Срочное мочеиспускание
Другие признаки, которые могут возникать при жжении мочой:
- Боль в животе, тазе или пояснице, которая может быть сильной
- Усталость
- Лихорадка и озноб
- Потеря аппетита
- Тошнота с рвотой или без нее
- Боль при половом акте
- Боль в паху или боку
- Извержение
- Покраснение, тепло или припухлость
Серьезные признаки, которые могут указывать на опасное для жизни состояние:
/Peter-Dazeley-149627810-56a32a9d3df78cf7727c1d48.jpg) Немедленно обратитесь за медицинской помощью, если у вас или у кого-то из ваших близких есть какие-либо из этих симптомов:
Немедленно обратитесь за медицинской помощью, если у вас или у кого-то из ваших близких есть какие-либо из этих симптомов:- Высокая температура
- Отсутствие мочеиспускания
- Сильная боль в животе
Когда обратиться к врачу?
- Ваша боль при мочеиспускании не проходит
- У вас выделения или выделения из полового члена или влагалища
- Вы видите кровь в моче
- У вас жар
- У вас болит спина или боль в боку
- Прохождение камня в почке или мочевом пузыре
Диагноз:
- Врач сначала изучит вашу историю болезни, а также спросит о симптомах, которые вы испытываете от жжения при мочеиспускании.
- Врач также проведет медицинский осмотр, который будет включать осмотр брюшной полости, а также осмотр наружных половых органов и гинекологический осмотр для женщин.
- У пострадавшего брали образец мочи и делали тест-полоску мочи, чтобы выяснить первопричину жжения или боли при мочеиспускании.

- Этот тест может указать, присутствуют ли бактерии и кровь. Посев мочи будет сделан, чтобы увидеть, растут ли бактерии, а также выяснить, какие именно бактерии могут вызывать инфекцию.После постановки диагноза будет назначено лечение.
Обращение:
- Ваш врач подберет лучшее лекарство от вашего состояния. Если у вас инфекция, вызывающая жжение при мочеиспускании, вам пропишут антибиотик. Вы должны пройти полный курс лечения, даже если почувствуете себя лучше.
- Иногда обезболивающие могут быть даны в виде общего обезболивающего или специального продукта, который обезболивает боль в мочевыводящих путях. Важно следить за тем, как используются эти продукты.
- Если причиной болезненного мочеиспускания не является инфекция мочевыводящих путей или что-то еще, ваш врач может назначить дополнительные анализы и лечение соответственно.
Домашние средства:
- Всегда полезно обратиться за медицинской помощью, если вы имеете дело с инфекциями мочевыводящих путей или любым состоянием, которое может вызвать болезненное мочеиспускание или жжение при мочеиспускании.
- Однако вы также можете попробовать некоторые из домашних средств, которые мы упоминаем ниже.
- Но имейте в виду, что домашние средства не заменяют лечение любого заболевания.
Сохраняйте гидратацию:
- Чтобы избавиться от жжения при мочеиспускании или при мочеиспускании с болью, необходимо избегать обезвоживания.
- Выпивая достаточное количество воды, вы можете убедиться, что ваши почки выделяют достаточно мочи, чтобы избавиться от любых инородных захватчиков, которые могут быть прикреплены к мочевыводящим путям.
- Чувство жжения может быть вызвано обезвоживанием. Таким образом, ежедневное употребление не менее 2-3 стаканов воды с очень короткими интервалами может очень помочь.
Клюквенный сок:
- Незначительные инфекции мочевыводящих путей и чувство жжения при мочеиспускании можно вылечить соками цитрусовых.
- Можно пить клюквенный сок, который поможет убить бактерии, вызывающие инфекции.
Кокосовая вода:
- Кокосовая вода также может быть полезным домашним средством для устранения жжения при мочеиспускании или при мочеиспускании с болью.
- Он содержит много важных электролитов, которые отлично подходят для поддержания баланса жидкостей в организме.
Лимон:
- Лимон — еще одно домашнее средство, которое может помочь облегчить болезненное мочеиспускание. Лимонный сок является кислым, но оказывает на организм щелочное действие.
- Кроме того, лимонная кислота, а также антибактериальные и противовирусные свойства лимонного сока помогают предотвратить эту проблему.
- Выдавите сок 1 лимона в стакан с теплой водой, добавьте 1 чайную ложку сырого меда и хорошо перемешайте. Употребляйте без еды каждое утро.
Пищевая сода:
- Пищевая сода также может использоваться для снятия жжения при мочеиспускании.
- Это щелочное соединение помогает снизить кислотность мочи, что, в свою очередь, помогает облегчить ощущение жжения при мочеиспускании и даже уменьшает частые позывы к мочеиспусканию.
- Кроме того, пищевая сода помогает сбалансировать уровень pH в организме. Добавьте 1 чайную ложку пищевой соды в стакан воды и хорошо перемешайте до полного растворения.
- Пейте натощак. Повторяйте это регулярно, примерно в течение одной недели.
Яблочный уксус:
- Яблочный уксус — домашнее средство от многих недугов и может быть эффективным при лечении жжения при мочеиспускании или болезненного мочеиспускания.
- Обладает антибактериальными и противогрибковыми свойствами, которые помогают бороться с инфекцией, вызывающей болезненное мочеиспускание.
- Кроме того, яблочный уксус богат ферментами, калием и другими полезными минералами и помогает восстановить естественный pH-баланс организма.
- Добавьте 1 столовую ложку нефильтрованного сырого яблочного уксуса и 1 чайную ложку сырого меда в стакан теплой воды.
- Пейте дважды в день. Кроме того, вы можете добавить в ванну 1-2 стакана яблочного уксуса.
- Погрузитесь в воду примерно на 20 мин. Делайте это один раз в день, пока ваше состояние не улучшится.
Сок амла:
- Сок амлы — еще одно домашнее средство для лечения инфекций мочевыводящих путей, которое также может облегчить проблему жжения при мочеиспускании.
Черника:
- Клюква, как известно, богата антиоксидантами, которые помогают убивать бактерии и лечить инфекции.
- Таким образом, вы можете принимать это каждый день, чтобы облегчить симптомы жжения при мочеиспускании.
Йогурт натуральный:
- Еще одно полезное домашнее средство — несладкий йогурт с активными культурами.
- Активные культуры удерживают вредные бактерии и улучшают рост здоровых бактерий.
- Он помогает бороться с любой инфекцией, которая может вызвать это состояние, и помогает поддерживать здоровый баланс pH влагалища.
- Вы должны съедать 2–3 стакана натурального йогурта каждый день. Вы также можете попробовать смузи из йогурта.
- Кроме того, можно окунуть тампон в йогурт и ввести его во влагалище на 2 часа.Если делать это дважды регулярно, это может помочь вам получить некоторое облегчение.
Огурец:
- Огурцы также могут помочь при лечении жжения при мочеиспускании, поскольку они обладают мочегонным действием.
- Огурцы содержат около 95% воды, поэтому они могут помочь сохранить ваше тело хорошо увлажненным и свободным от вредных токсинов, а их охлаждающие свойства помогают нормализовать температуру тела.
- Приготовьте 1 стакан огуречного сока и добавьте 1 столовую ложку сырого меда и лимонного сока, хорошо перемешайте и пейте дважды в день.
- Для облегчения симптомов можно также есть 2-3 огурца в день.
Семена кориандра:
- Семена кориандра также являются прекрасными домашними средствами, которые помогают уменьшить жжение или болезненное мочеиспускание.
- Антибактериальные свойства этих семян помогают предотвратить инфекции мочевыводящих путей. Кроме того, семена кориандра очищают выделительную систему от вредных токсинов и способствуют нормальному мочеиспусканию.
- Кроме того, он помогает контролировать чрезмерное тепло тела, которое может ухудшить состояние.
- Варите 2 чайные ложки семян кориандра в 1 стакане воды некоторое время и дайте им остыть, процедите и пейте два раза в день.
- Также можно добавить 1 чайную ложку порошка семян кориандра в 3 стакана воды. Накройте его и оставьте на ночь.
- На следующий день утром добавьте немного пальмового сахара и перемешайте раствор. Пейте по 1 стакану этого раствора три раза в день.
Семена пажитника:
- Согласно Аюрведе, семена пажитника могут работать как отличное домашнее средство для лечения болезненного мочеиспускания или жжения при мочеиспускании.
- Эти семена помогают улучшить уровень pH во влагалище и, таким образом, предотвратить любые инфекции.
- Кроме того, они также предотвращают накопление токсинов в организме.
- Добавьте половину чайной ложки измельченных семян пажитника в стакан пахты и регулярно пейте дважды.
- Также можно смешать чайную ложку порошка семян со столовой ложкой сырого меда и принимать 2-3 раза в день.
- Кроме того, вы также можете замочить чайную ложку семян пажитника в воде на ночь, а на следующее утро процедить воду, добавить половину чайной ложки сырого меда и выпить ее натощак.
Хрен:
- Хрен — еще одно домашнее средство от болезненного мочеиспускания.
- Он действует как мощный антибактериальный препарат и помогает убивать бактериальные клетки, повреждая их клеточные стенки.
- Употребление этого овоща 3 раза в день с небольшим количеством воды или молока поможет свести к минимуму жжение или боль при мочеиспускании.
Горячее сжатие:
- Болезненное мочеиспускание или чувство жжения можно облегчить с помощью теплого компресса.Тепло поможет минимизировать давление в мочевом пузыре и уменьшить боль.
- Приложите теплый компресс к нижней части живота на 5 минут, подождите некоторое время, а затем снова примените. Для облегчения боли также можно использовать тепловую рану.
Часто задаваемые вопросы:
- Пейте много жидкости
- Увеличьте потребление витамина C
- Напиток несладкий клюквенный сок
- Примите пробиотик
- Практикуйте эти здоровые привычки
- Попробуйте натуральные добавки, такие как D-манноза, лист толокнянки, экстракт клюквы и чеснок.
Цитаты:
Ощущение жжения при мочеиспускании: инфекции мочевыводящих путей 101
Вы только что писали, но чувствуете, что вам нужно вернуться в ванную.Независимо от того, сколько раз вы садитесь на унитаз, вы не сможете избавиться от этого чувства. А когда пишешь, горит. Мы все были там. Скорее всего, у вас инфекция мочевыводящих путей (ИМП).
ИМП чаще всего относится к инфекции мочевого пузыря — части вашего тела, в которой находится моча. ИМП очень распространены: по оценкам некоторых экспертов, у половины сексуально активных женщин ИМП будет хотя бы один раз в жизни, и каждый год более 10 миллионов человек в США обращаются к врачу за помощью по поводу ИМП.К счастью, ИМП обычно легко поддаются лечению.
Что вызывает ИМП?
ИМП возникает, когда бактерии из влагалища или прямой кишки попадают в мочевой пузырь и вызывают инфекцию. Некоторые бактерии с большей вероятностью вызывают ИМП, чем другие, но наиболее частым виновником является бактерия E. coli. ИМП, связанные с сексом, могут произойти из-за того, что бактерии проникают через отверстие уретры (трубки, по которой вы попадаете в мочевой пузырь).
Как узнать, есть ли у меня ИМП?
Некоторые из наиболее распространенных симптомов ИМП — жжение или боль при мочеиспускании, ощущение, что вы все время мочитесь, частое мочеиспускание и иногда кровь в моче.Иногда лабораторный анализ, называемый анализом мочи, проводится для проверки лейкоцитов в моче — это естественная реакция вашего организма на инфекцию. При необходимости ваш лечащий врач может отправить вашу мочу в лабораторию, чтобы проверить, не растут ли в ней бактерии (это называется посевом мочи). К вашему сведению, если у вас есть пенис, может быть сложнее выяснить, есть ли у вас ИМП или что-то еще.
Что мне делать, если у меня ИМП?
Если вы думаете, что у вас ИМП, не паникуйте. Лечение простое, и вы можете предпринять несколько простых шагов, чтобы предотвратить ИМП в будущем. Первое, что вам следует сделать, если у вас есть симптомы, подобные ИМП, — это обратиться к врачу, даже если вы не уверены. Нелеченые ИМП могут распространяться из мочевого пузыря вверх по трубкам, соединяющим его с почками, а почечные инфекции — серьезное дело. Только не ходи туда.
Иногда ваш поставщик медицинских услуг может предложить вам лечение по телефону, а иногда ваш поставщик услуг захочет увидеть вас лично. Обычное лечение ИМП — это прием антибиотиков в течение 3–7 дней, в зависимости от типа антибиотика.Примечание. Важно принимать все антибиотики, которые вы получаете, даже если вы почувствуете себя лучше, чтобы убедиться, что инфекция полностью исчезла.
Эфф. Моя ИМП вернулась.
Если у вас три или более ИМП в год, ваш лечащий врач может сказать вам, что у вас «рецидивирующие ИМП». Рецидивирующие ИМП являются обычным явлением. Одно исследование показало, что чуть более одной из четырех женщин перенесли рецидив ИМП в течение шести месяцев после первоначального заражения. Несколько вещей увеличивают риск повторных ИМП, в том числе частые половые контакты, появление нового партнера и использование спермицидов или диафрагмы.Если вы считаете, что использование спермицида или диафрагмы может быть фактором ваших рецидивирующих ИМП, подумайте о том, чтобы изучить другие варианты противозачаточных средств. Также возможно, что у вас может быть больше шансов получить ИМП только в зависимости от вашей анатомии, например, если у вас меньшее расстояние между уретрой и анусом.
Можно ли предотвратить ИМП?
Есть хорошие новости, если у вас рецидивирующие ИМП: вы можете предпринять несколько простых шагов, чтобы предотвратить их. Эти предложения не обязательно основаны на науке, но они имеют здравый смысл.
Пройдя в ванную (номер 1 или номер 2), протрите его спереди назад.
Избегайте спринцевания и использования мыла с ароматизатором.
Не держите! Сходите в туалет, как только почувствуете желание пописать.
Если можете, пописайте до и после секса. Носите хлопковое белье.
Пейте много жидкости, чтобы избавиться от бактерий — кофеиносодержащие и алкогольные напитки не в счет.
Если описанные выше действия не помогли, обсудите со своим врачом другие варианты. Ваш врач может порекомендовать прием очень низкой дозы антибиотика — так называемая профилактика. Некоторые женщины принимают антибиотик каждый день, а некоторые принимают его только после полового акта, что также называется посткоитальной профилактикой. Прием антибиотика после секса с большей вероятностью подействует, если ваши ИМП связаны с полом, а не с каким-либо другим фактором. В любом случае, у нас есть много исследований, показывающих, что антибиотики действительно хороши в предотвращении ИМП и могут снизить количество рецидивирующих инфекций до 95%.
А как насчет клюквенного сока? Пробиотики?
Хотя это, безусловно, не вредно, наука, стоящая за употреблением клюквенного сока или приемом клюквенных таблеток для предотвращения ИМП, не показала однозначно, что это помогает. Некоторые исследования показывают, что пробиотики могут снизить частоту ИМП, но это не доказано. Как и в случае с клюквенным соком, пробиотики не повредят, но и не помогут избежать ИМП в будущем.
Вперед и вверх
UTI — это тормоз, повторяющиеся UTI могут расстраивать, и оба они на удивление распространены.Хорошая новость заключается в том, что ваш медработник может помочь вам встать на путь комфортного писания. Так что возьмите бутылку с водой и позвоните своему врачу, чтобы избавиться от этих надоедливых симптомов мочеиспускания и предотвратить их.
Инфекция мочевыводящих путей — причины, симптомы, лечение
Самый частый симптом инфекции мочевыводящих путей — болезненное ощущение жжения при мочеиспускании. Инфекции мочевыводящих путей вызываются бактериями, попадающими в уретру и размножающимися в мочевом пузыре. Обычно они успешно лечатся антибиотиками, прописанными врачом.Инфекции мочевыводящих путей довольно распространены, особенно среди женщин и детей.
Причины
Нормальная моча стерильна и не содержит микробов, таких как бактерии, вирусы или грибки. Инфекции мочевыводящих путей (ИМП) возникают, когда бактерии попадают в мочевыводящие пути через уретру. ИМП чаще всего вызываются бактериями, которые обычно живут в кишечнике.
Мочевыводящие пути состоят из почек, мочевого пузыря, мочеточников и уретры. Уретра — это отверстие в мочевыводящие пути, через которое выходит моча.ИМП можно классифицировать по пораженной области мочевыводящих путей:
- Когда поражается только уретра, он известен как уретрит
- Поражение мочевого пузыря называется циститом (наиболее распространенная форма ИМП)
- Поражение почек, известное как пиелонефрит, может вызвать поражение почек, если его не лечить.
Факторы риска
Женщины особенно подвержены риску ИМП, поскольку бактерии могут легче проникать в их мочевыводящие пути из-за близкого расположения уретры и ануса.Другие факторы, которые могут увеличить риск ИМП, включают:
- Диабет
- Беременность
- Структурные дефекты мочевыводящих путей
- Ведет половую жизнь
- Любой фактор, препятствующий оттоку мочи, например: камни в почках, увеличенная простата
- Введение катетера в мочевой пузырь
- Плохая личная гигиена
- В постменопаузе
- Использование диафрагмы или спермицидных средств для контроля рождаемости
- Имея ослабленную иммунную систему.
Симптомы
Наиболее частый симптом ИМП — болезненное ощущение жжения при мочеиспускании. Другие симптомы включают:
- Боль в области живота или таза
- Частые или постоянные позывы к мочеиспусканию
- Мутная или зловонная моча.
При поражении почек могут проявляться и другие симптомы:
- Боль в спине
- Лихорадка и озноб
- Тошнота и рвота
- Моча, окрашенная кровью.
У некоторых людей с ИМП могут вообще не быть симптомов, в то время как у некоторых людей с этими симптомами ИМП нет. Симптомы у детей могут быть менее явными:
- В целом неурегулированность
- Лихорадка
- Боль в животе
- Рвота или диарея.
Младенцы с ИМП могут не иметь никаких других симптомов, кроме лихорадки. У детей старшего возраста может быть боль или жжение во время мочеиспускания и / или потребность в частом мочеиспускании.
Если ваш ребенок приучен к туалету и внезапно снова начинает мочить штаны или не хочет мочиться из-за боли, это может быть признаком ИМП. Вам следует обратиться к семейному терапевту, если у вашего ребенка или ребенка есть какие-либо признаки и симптомы, указывающие на то, что у них может быть ИМП.
Поскольку от ИМП могут серьезно заболеть младенцы и дети младшего возраста, следует как можно скорее обратиться к врачу или в медицинский центр в нерабочее время, если у них есть один или несколько из следующих симптомов:
- Лихорадка
- Боль в животе или спине
- Постоянная рвота
- Дрожь.
Диагностика и лечение
При подозрении на ИМП важно как можно скорее проконсультироваться с врачом, чтобы можно было поставить точный диагноз и назначить соответствующее лечение. Своевременное лечение важно для предотвращения развития инфекции почек и других потенциальных осложнений (например, сепсиса). До консультации с врачом начальные лечебные мероприятия включают:
- Пить много воды
- Избегайте жидкостей, которые могут раздражать мочевой пузырь (например.газированные напитки, алкоголь, кофе и чай)
- Лечение боли или лихорадки с помощью лекарств, таких как парацетамол.
ИМП обычно успешно лечатся антибиотиками. Курс антибиотиков принимают внутрь, обычно от трех до десяти дней в зависимости от обстоятельств.
Симптомы обычно проходят в течение 24-48 часов после введения первой дозы антибиотиков, но важно завершить полный курс антибиотиков, как предписано, чтобы гарантировать, что инфекция не вернется, и чтобы инфекция не переросла. устойчивы к антибиотику (т.е. антибиотик не подействует, если инфекция вернется).
Более сложные и рецидивирующие инфекции могут иметь первопричину, такую как мочевой (пузырно-мочеточниковый) рефлюкс у детей. Если есть подозрение на первопричину, ее необходимо идентифицировать и, по возможности, соответствующим образом лечить. Диагностические тесты, которые могут быть использованы, включают ультразвуковое сканирование или компьютерную томографию (КТ) и специализированные рентгеновские снимки мочевыводящих путей.
Если в анамнезе есть рецидивирующие ИМП по известной основной причине, может быть проведена цистоскопия, чтобы увидеть внутреннюю часть уретры и мочевого пузыря, а антибиотики в низких дозах можно назначать ежедневно в течение недель или месяцев для предотвращения развития ИМП. .Если развивается инфекция почек, может потребоваться госпитализация, чтобы можно было вводить антибиотики капельно.
Профилактика
Следующие общие шаги могут помочь предотвратить развитие ИМП:
- Пейте много воды каждый день, чтобы избежать обезвоживания
- При необходимости сдать мочу. Не откладывайте
- Мочиться вскоре после полового акта
- После туалета всегда протирайте дно спереди назад
- Принимать душ вместо ванны
- Не используйте парфюмированное мыло или гель для душа
- Не используйте спреи, присыпки или спринцевания в области половых органов
- Бросить курить
- При появлении симптомов ИМП как можно скорее обратитесь к врачу.
Список литературы
Kidshealth (2016). Инфекция мочевыводящих путей (ИМП) (веб-страница). Окленд: педиатрическое общество Новой Зеландии и фонд Starship. http://www.kidshealth.org.nz/urinary-tract-infection-uti [дата обращения: 21.08.19]Клиника Мэйо (2019). Инфекция мочевыводящих путей (ИМП) (веб-страница). Рочестер, Миннесота: Фонд образования и исследований Мэйо. https://www.mayoclinic.org/diseases-conditions/urinary-tract-infection/symptoms-causes/syc-20353447 [дата обращения: 21.08.19]
Министерство здравоохранения (2017 г.).Инфекция мочевыводящих путей (веб-страница). Веллингтон: Министерство здравоохранения. http://www.health.govt.nz/your-health/conditions-and-treatments/diseases-and-illities/urinary-problems/urinary-tract-infection [дата обращения: 21.08.19] О’Тул, MT (Ред.) (2017). Инфекция мочевыводящих путей (ИМП). Словарь Мосби по медицине, медсестринскому делу и медицинским профессиям (10-е изд.). Сент-Луис, Мичиган: Эльзевьер.
Вайнберг, Г. А. (2018). Инфекция мочевыводящих путей (ИМП) у детей (веб-страница). Пользовательская версия руководства MSD. Кенилворт, Нью-Джерси: Merck and Co., Inc. https://www.msdmanuals.com/en-nz/home/children-s-health-issues/bacterial-infections-in-infants-and-children/urinary-tract-infection-uti-in-children [Доступ 26.08.19]
Обновлено — сентябрь 2019 г.
Инфекция мочевыводящих путей у женщин Информация | Гора Синай
Appleton J. Аргинин: Клинический потенциал полузаменимой аминокислоты. Альтернативная медицина Версия . 2002; 7 (6): 512-22.
Арья Л.А., Нортингтон Г.М., Асфау Т, Харви Х., Малыхина А.Доказательства повышенной чувствительности мочевого пузыря при отсутствии инфекции у женщин в пременопаузе с рецидивирующими инфекциями мочевыводящих путей в анамнезе. БЖУ Инт . 2012; 110 (2): 247-251.
Cabrera C, Artacho R, Gimenez R. Полезные эффекты зеленого чая — обзор. J Am Coll Nutr . 2006; 25 (2): 79-99.
Чан В.К., Лам Д.Т., Ло Г.К. и др. Экстракты мицелия и спор Ganoderma lucidum в качестве естественных адъювантов для иммунотерапии. Дж. Альтернативная медицина . 2005; 11 (6): 1047-1057.
Chen SL, Wu M, Henderson JP, et al. Геномное разнообразие и приспособленность штаммов E. coli, извлеченных из кишечника и мочевыводящих путей женщин с рецидивирующими инфекциями мочевыводящих путей. Научный перевод . 2013; 5 (184): 184ра60.
Дорон С, Горбач С.Л. Пробиотики: их роль в лечении и профилактике заболеваний. Expert Rev Anti Infect Ther . 2006; 4 (2): 261-275.
Драйден Г.В. Младший, Дьячук И., Артиль Дж., Макклейн С.Дж. Клинические последствия оксидативного стресса и антиоксидантной терапии. Curr Gastroenterol Rep . 2005; 7 (4): 308-316.
Эпп А., Ларошель А., Ловацис Д., Уолтер Дж. Э., Истон В., Фаррелл С.А. Рецидивирующая инфекция мочевыводящих путей. Банка J Obstet Gynaecol . 2010; 32 (11): 1082-1101.
Gagyor I, Bleidorn J, Kochen MM, Schmiemann G, Wegscheider K, Hummers-Pradier E. Сравнение ибупрофена с фосфомицином при неосложненной инфекции мочевыводящих путей у женщин: рандомизированное контролируемое исследование. BMJ . 2015; 351: h6544.
Гриффин К. Пробиотики в акушерстве и гинекологии. Aust N Z J Obstet and gynaecol . 2015; 55 (3): 201-209.
Grover ML, Bracamonte JD, Kanodia AK, et al. Оценка соблюдения научно обоснованных рекомендаций по диагностике и лечению неосложненной инфекции мочевыводящих путей. Mayo Clin Proc . 2007; 82 (2): 181-185.
Гуай ДР. Инфекции клюквы и мочевыводящих путей. Наркотики . 2009; 69 (7): 775-807.
Heitzman ME, Neto CC, Winiarz E, Vaisberg AJ, Hammond GB. Этноботаника, фитохимия и фармакология ункарии (Rubiaceae). Фитохимия . 2005; 66 (1): 5-29.
Hickerson AD, Carson CC. Лечение инфекций мочевыводящих путей и применение ципрофлоксацина пролонгированного действия. Заключение эксперта по исследованию наркотиков . 2006; 15 (5): 519-532.
Hoesl CE, Altwein JE. Пробиотический подход: альтернативное лечение в урологии. Евро Урол . 2005; 47 (3): 288-296.
Horl WH. Инфекции мочевыводящих путей. Терапевт . 2011; 52 (9): 1026, 1028-1031.
Коднер CM, Гуптон EK.Рецидивирующие инфракции мочевыводящих путей у женщин: диагностика и лечение. Ам Фам Врач . 2010; 82 (6): 638-643.
Litza J, Brill J. Инфекции мочевыводящих путей. Prim Care . 2010; 37 (3): 491-507.
Marelli G, Papaleo E, Ferrari A. Лактобациллы для профилактики урогенитальных инфекций: обзор. Eur Rev Med Pharmacol Sci . 2004; 8 (2): 87-95.
Маршалл Дж., Карпентер С.Р., Фаулер С., Траутнер Б.В. Антибиотикопрофилактика инфекций мочевыводящих путей после удаления мочевого катетера: метаанализ. BMJ . 2013; 346: f3147.
Marx JA, Hockberger RS, Walls RM, eds. Скорая медицинская помощь Розена . 8-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2014.
McMurdo ME, Argo I, Phillips G, Daly F, Davey P. Cranberry или триметоприм для профилактики рецидивирующих инфекций мочевыводящих путей? Рандомизированное контролируемое исследование с участием пожилых женщин. J Antimicrob Chemother . 2009; 63 (2): 389-395.
Мишра Б., Шривастава С., Сингх К., Пандей А., Агарвал Дж. Диагностика инфекции мочевыводящих путей у женщин на основе симптомов: не назначаем ли мы слишком много антибиотиков? Int J Clin Pract .2012; 66 (5): 493-498.
Очоа С., Малага Г. Рекомендации консенсусной конференции «Диагностика и терапевтическое лечение инфекций мочевыводящих путей в детстве». Педиатр (Barc) . 2007; 67 (5): 517-525.
Петерсон Дж., Каул С., Хашаб М., Фишер А.С., Кан Дж. Б. Двойное слепое рандомизированное сравнение левофлоксацина 750 мг один раз в день в течение пяти дней с ципрофлоксацином 400/500 мг два раза в день в течение 10 дней для лечения осложненных инфекций мочевыводящих путей и острого пиелонефрита. Урология . 2008; 71 (1): 17-22.
Pigrau-Serrallach C. Рецидивирующие инфекции мочевыводящих путей. Enferm Infecc Microbiol Clin . 2005; 23 Дополнение 4: 28-39.
Квинтус Дж., Ковар К.А., Линк П., Хамахер Х. Экскреция метаболитов арбутина с мочой после перорального приема экстрактов листьев толокнянки. Планта Мед . 2005; 71 (2): 147-152.
Рид Г., Брюс А.В. Пробиотики для профилактики инфекций мочевыводящих путей: обоснование и доказательства. Мир Дж. Урол .2006; 24 (1): 28-32.
Rossignol L, Maugat S. Blake A, et al. Факторы риска резистентности к инфекциям мочевыводящих путей у женщин общей практики: кросс-секционное исследование. J Заразить . 2015; 71 (3): 302-311.
Schindler G, Patzak U, Brinkhaus B. et al. Выведение с мочой и метаболизм арбутина после перорального приема экстракта Arctostaphylos uvae ursi в виде таблеток с пленочным покрытием и водного раствора у здоровых людей. Дж. Клин Фармакол . 2002; 42 (8): 920-927.
Schwenger EM, Tejani AM, Lowewen PS. Пробиотики для профилактики инфекций мочевыводящих путей у взрослых и детей. Кокрановская база данных Syst Rev . 2015; 12.
Simopoulos AP. Омега-3 жирные кислоты при воспалениях и аутоиммунных заболеваниях. J Am Coll Nutr . 2002; 21 (6): 495-505.
Sufka KJ, Roach JT, Chambliss WG Jr и др. Анксиолитические свойства растительных экстрактов в процедуре социального стресса цыплят. Психофармакология (Берл).2001; 153 (2): 219-224.
Vahlensieck W, Bauer H. Профилактика и альтернативные методы профилактики рецидивирующих инфекций мочевыводящих путей у женщин. Уролог А . 2006; 45 (4): 446-450.
van Pinxteren B, van Vliet SM, Wiersma TJ, Goudswaard AN. Краткое изложение практического руководства «Инфекции мочевыводящих путей» (вторая редакция) Голландского колледжа врачей общей практики. Нед Тийдшр Джинесkd . 2006; 150 (13): 718-722.
Винсент CR, Томас Т.






 Даже если причина болезненного мочеиспускания у женщины известна, осмотр гинеколога нужен, так как важно уточнить состояние женских половых органов как причинных и сопутствующих факторов синдрома дизурии.
Даже если причина болезненного мочеиспускания у женщины известна, осмотр гинеколога нужен, так как важно уточнить состояние женских половых органов как причинных и сопутствующих факторов синдрома дизурии.
 Компьютерная томография применяется в сложных диагностических случаях.
Компьютерная томография применяется в сложных диагностических случаях. В их состав входят лист брусники, спорыш, хвощ полевой, бузина, можжевельник, кукурузные рыльца и другие. Хорошим дополнительным средством в лечении воспалительных заболеваний мочевых путей станет клюквенный морс.
В их состав входят лист брусники, спорыш, хвощ полевой, бузина, можжевельник, кукурузные рыльца и другие. Хорошим дополнительным средством в лечении воспалительных заболеваний мочевых путей станет клюквенный морс.
 University of Michigan Health System.
University of Michigan Health System.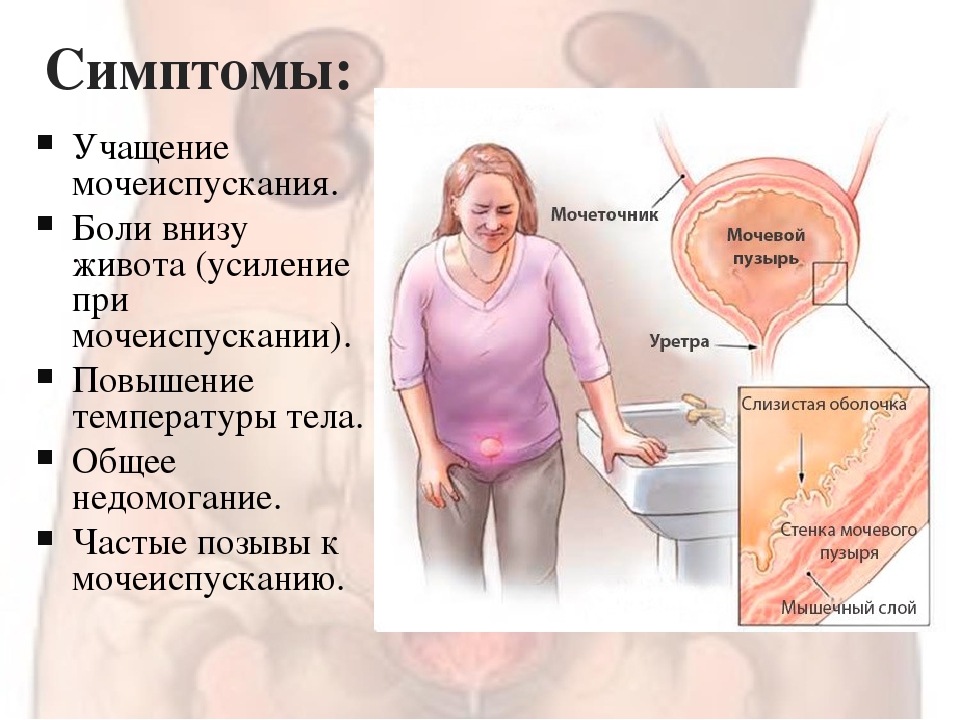


 Pol J Gyn Invest 2001; 4(2): 99-105
Pol J Gyn Invest 2001; 4(2): 99-105 B. Сондерс, 1982; 538–39.
B. Сондерс, 1982; 538–39. В кн .: Общая урология. Лос-Альтос, Калифорния: Медицинские публикации Ланге, 1984; 32–33, 631–37.
В кн .: Общая урология. Лос-Альтос, Калифорния: Медицинские публикации Ланге, 1984; 32–33, 631–37. Ультразвук не покажет, есть ли у вас уретрит. Но он может показывать другие признаки ИППП, которые также могут вызывать уретрит.
Ультразвук не покажет, есть ли у вас уретрит. Но он может показывать другие признаки ИППП, которые также могут вызывать уретрит. 4 ° F ( 38,0 ° C) или выше, или по указанию врача
4 ° F ( 38,0 ° C) или выше, или по указанию врача

 Также во время родов случаются разрывы влагалища.
Также во время родов случаются разрывы влагалища.
