128. Неотложная помощь при желчной колике.
Приступ желчной колики сопровождается следующими признаками:
Острая интенсивная боль в правом подреберье, иррадиирущая в правое плечо, лопатку, шею и спину, иногда охватывающая весь живот. Начинается приступ боли, как правило. в ночные часы. Боль усиливается на вдохе и в положении на левом боку. Поэтому больной занимает вынужденное положение на правом боку, подтянув ноги к животу.
Тошнота и многократная рвота, не приносящая облегчение.
Бледность и влажность кожных покровов, нередко сочетающаяся с желтушностью кожи и склер, вследствие развития механической желтухи.
Объективно определяется вздутие живота, резкая болезненность при пальпации, напряжение мышц живота в правом подреберье.

Повышение температуры тела.
Темная моча, обесцвеченный кал.
Неотложная помощь во время приступа включает антиспастические и анальгезирующие средства:
-подкожно 1 мл 0,1 % раствора атропина сульфата,
-2 мл 2 % раствора папаверина гидрохлорида,
-2 мл 2 % раствора но-шпы,
-1 мл 0,1 % раствора метацина,
-внутримышечно или внутривенно раствор эуфиллина,
-внутримышечно 2 мл 50 % раствора анальгина, нитроглицерин внутрь.
В тяжелых случаях вводят 1 мл 1 % раствора морфина гндрохлорида в сочетании с атропином для уменьшения влияния морфина на сфинктер Одди.
Эффективны новокаиновые блокады. При наличии инфекции желчных путей назначают антибиотики широкого спектра действия, при отсутствии рвоты можно внутрь. Применяют сульфаниламиды, никодин.
Применяют сульфаниламиды, никодин.Для дезинтоксикации вводят внутривенно капельно 5 % раствор глюкозы, изотонический раствор натрия хлорида, гемодез.
Режим постельный. На живот больному в первые дни кладут холод, некоторые больные лучше переносят легкое тепло.
129. Неотложная помощь при острой задержке мочи, катетеризация мочевого пузыря.
Клиническая картина. Больные обычно жалуются на сильные боли в области мочевого пузыря, иногда с иррадиацией в половой член. Однако основная жалоба — отсутствие мочеиспускания, несмотря на частые мучительные позывы. Перкуторно над лобком определяется резко растянутый мочевой пузырь
Неотложная помощь. При неэффективности производят катетеризацию мочевого пузыря.
Катетеризация
мочевого пузыря у мужчин. Больного
укладывают на спину. Головку полового
члена обрабатывают спиртом и смазывают
стерильным глицерином или вазелиновым
маслом, затем захватывают ее левой рукой
и слегка натягивают. Предварительно
смазанный стерильным вазелином катетер
берут пинцетом, вводят в мочеиспускательный
канал и постепенно продвигают Форсировать
продвижение катетера не следует. При
правильном положении катетера из
мочевого пузыря начинает поступать
моча.
Предварительно
смазанный стерильным вазелином катетер
берут пинцетом, вводят в мочеиспускательный
канал и постепенно продвигают Форсировать
продвижение катетера не следует. При
правильном положении катетера из
мочевого пузыря начинает поступать
моча.
Катетеризация мочевого пузыря у женщин.
6. Выполните туалет наружных половых органов.
7. С помощью двух стерильных салфеток или тампонов разведите половые губы, определите местонахождение наружного отверстия мочеиспускательного канала.
8. Пинцетом захватите стерильный ватный тампон, смоченный раствором фурацилина (1: 5000) или другим не раздражающим антисептическим раствором и продезинфицируйте наружное отверстие мочеиспускательного канала.9. Смените использованные резиновые перчатки на стерильные резиновые перчатки.
10.
Стерильным пинцетом возьмите стерильный
катетер, заранее смазанный стерильным
глицерином от проксимального конца к
5 см, на расстоянии 4-5 см от слепого конца. Дистальный конец катетера зафиксируйте
между IV и V пальцами правой руки.
Дистальный конец катетера зафиксируйте
между IV и V пальцами правой руки.
11. I и II пальцами левой руки разведите большие и малые половые губы.
12. Введите осторожно, без усилий, катетер в мочеиспускательный канал на 5-7 см, наружный конец катетера опустите в мочеприемники. Появление мочи свидетельствует о том, что катетер находится в мочевом пузыре.
13. После остановки самостоятельного выделения мочи из катетера слегка нажмите над лобком, удалите из мочевого пузыря остатки мочи и извлеките постепенно катетер с тем, чтобы остатками мочи промыть уретру.
Первая помощь при желчной колике
Недавно где-то прочитала, что, если появляются сильные боли под правым ребром – это сигнал начинающейся желчной колики. А почему вообще эта зараза возникает? Расскажите, как первую помощь оказать?
Ирина, г. Тверь
Владимир Яшин, врач общей практики, преподаватель медицинского колледжа, Москва:
Чего бояться
Желчная колика начинается обычно после обильного приема жирной или жареной пищи.
Причиной могут стать различные физические нагрузки, например работа на дачном участке, поднятие тяжестей, стирка.
Как оказать первую помощь
1. Расстегните больному тесную одежду.
2. Пострадавшего необходимо положить на правый бок. Также ему нужно постараться расслабиться.
3. Иногда помогает теплая ванна, после которой на место боли нужно приложить холод – пузырь со льдом.
4. Бывает, что, после того как вы проделаете все процедуры, желчная колика быстро проходит. Если боль не отступила, обязательно вызывайте скорую помощь.
О врачебной помощи
Осмотрев больного, врач снимет приступ, сделав внутримышечную или внутривенную инъекцию спазмолитического и обезболивающего препаратов.
В тяжелых случаях больного госпитализируют в хирургическое отделение.
Даже если колика прошла без последствий, нельзя точно сказать, что повторные приступы не повторятся.
О способах лечения
В основном лечение желчнокаменной болезни – хирургическое. Тем не менее в начальной стадии (при наличии песка) оно может быть и консервативным, основа которого – диета. Больному полезны овощные супы, вегетарианский борщ, отварные мясо, курица, нежирные сорта рыбы, вареные овощи, сладкие фрукты и ягоды. А вот острой и жирной пищи следует избегать. Есть надо небольшими порциями 4–5 раз в день.
Внимание: класть на живот горячую грелку нельзя, это может обострить ситуацию.
Ликбез
Желчная колика – приступ резких схваткообразных болей в правом подреберье и эпигастрии (области живота, ограниченной сверху диафрагмой). Чаще всего возникает при желчнокаменной болезни в результате нарушения нормального оттока желчи из желчного пузыря в общий проток, связанный с двенадцатиперстной кишкой.
Слово народной медицине
Народная медицина рекомендует принимать отвар травы расторопши пятнистой (1 ст. л. залейте 500 мл воды, кипятите в течение 10 минут, охладите и пейте по 1/2 стакана в течение дня).
Если причина колики – дискинезия (расстройство двигательной функции) желчевыводящих путей, то как раз именно диета – главное лекарство. В меню больного не должно быть жареной, жирной и острой пищи. Предпочтение отдается различным кашам, отварной рыбе, паровым мясным котлетам, вареным овощам.
Кстати
Для лечения дискинезии желчевыводящих путей используются также желчегонные средства, в том числе и растительного происхождения. Среди них холосас (сироп из экстракта плодов шиповника) – по 1 ч. л. 3 раза в день, фламин (из цветков бессмертника) – по 1 таблетке 3 раза в день. Рекомендуются также различные настои и отвары из растений.
Среди них холосас (сироп из экстракта плодов шиповника) – по 1 ч. л. 3 раза в день, фламин (из цветков бессмертника) – по 1 таблетке 3 раза в день. Рекомендуются также различные настои и отвары из растений.
Можно приготовить настой, для которого понадобится 20 г корней одуванчика лекарственного, 20 г листьев мяты перечной, 15 г листьев вахты трехлистной, 15 г корней горечавки желтой. 1 ст. л. сухой смеси залейте стаканом воды и кипятите 15 минут. Затем охладите, процедите и принимайте по 2 ст. л. отвара за 30 минут
до приема пищи.
неотложная помощь, симптомы проявления, причины
В статье рассмотрим симптомы желчной колики и неотложную помощь, которая понадобится человеку.
Данную патологию характеризует резкая боль, которая возникает в правом боку и продолжается от нескольких минут до одного часа. Приступ может проявиться неожиданно, и зачастую это происходит вечером. Прогноз при условии своевременного лечения и неотложной помощи при желчной колике обычно благоприятный. Надо сказать, что осложнения наблюдаются лишь в редких случаях.
Надо сказать, что осложнения наблюдаются лишь в редких случаях.
Причины желчной колики
Основной причиной этого явления выступает наличие в желчном пузыре камней. Камни могут задерживаться в протоке пузыря, при этом происходит нарушение оттока желчи. Зачастую провоцирующими факторами сдвига камней служит жирная, а вместе с тем плотная пища.
Соблюдение рекомендаций и неотложная помощь при желчной колике очень важны.
На фоне этого стимулируется выработка желчи, кроме того, происходит ее отток в кишечник из желчного пузыря, это и ведет к сдвигу камней, которые застревают в протоке при выходе из органа. Помимо этого, к причинам появления боли относят:
- разные сбои и нарушения в функционировании желчевыводящих путей;
- неправильное питание на протяжении долгого времени;
- присутствие инфекции в протоках и пузыре, нарушающей отток.
Почему возникает боль?
Мускулатура стенок протока часто сокращается, пытаясь выдавить камень в кишечник и преодолеть, таким образом, преграду, мешающую нормальному оттоку желчи. Столь напряженная работа и ведет к возникновению резкого болевого ощущения в правом подреберье. Часто такие усилия в действительности оправдывают себя, то есть камень оказывается в кишечнике. Но происходят случаи, когда выводить камень приходится другими методами вплоть до врачебного вмешательства.
Столь напряженная работа и ведет к возникновению резкого болевого ощущения в правом подреберье. Часто такие усилия в действительности оправдывают себя, то есть камень оказывается в кишечнике. Но происходят случаи, когда выводить камень приходится другими методами вплоть до врачебного вмешательства.
Важно знать, как оказать неотложную помощь при приступе желчной колики правильно.
Опухоль
В том случае если причиной является вовсе не камень, а, к примеру, опухоль пузыря или его протока, боль может очень долго не покидать пациента. Во время перемещения по протоку камень способен повредить слизистую, поэтому даже после того, как он преодолеет этот путь, больной будет чувствовать неприятные ощущения в правой стороне.
Стоит отметить, что лишь пятнадцать процентов больных с камнями в этом органе жалуются на колику. Это говорит о том, что далеко не у каждого человека, который страдает разными патологиями желудочной и кишечной системы, она возникает.
Неотложная помощь при симптомах желчной колики женщинам требуется чаще. Об этом далее.
Об этом далее.
Кого относят к группе риска?
К категории риска относят:
- женщин, так как у них желчная колика наблюдается в два раза чаще;
- пациентов старше сорока пяти лет;
- людей с избыточным весом;
- пациентов с повышенным холестерином в крови;
- нордический тип, то есть людей со светлой кожей и волосами.
Чтобы своевременно оказать неотложную помощь при желчной колике, нужно знать основные симптомы.
Симптомы желчной колики
Клиника данного состояния обычно однотипна. Назовем основную симптоматику желчной колики.
- Присутствие болевых ощущений в правом боку, которые часто бывают скачкообразными, а также могут стать жгучими или нетерпимыми. Их продолжительность составляет от десяти минут до шести часов. На фоне этого они могут отдавать в лопатку, в правое плечо или в спину.
- Появление болевых ощущений обычно внезапное, чаще они происходят вечером или ночью, в особенности после плотного ужина, который включал жирную пищу.
 Также боль может появляться из-за тяжелых эмоциональных или физических перегрузок.
Также боль может появляться из-за тяжелых эмоциональных или физических перегрузок. - Боль нередко сопровождается тошнотой, рвотой пищей. Затем рвота продолжается уже смесью желчи и желудочного сока.
- Вероятное повышение температуры до тридцати девяти градусов, но этот симптом может быстро пропасть, так как он носит преимущественно рефлекторный характер.
- В том случае если колика продолжается в течение целых суток, существует возможность воспаления желчного, то есть развитие холецистита.
- Учитывая то, что при колике задерживается желчный отток, его пигменты проникают в кровь, и у пациента можно заметить окрашивание кожных покровов и глазных оболочек в желтый цвет. При этом цвет мочи будет темным, а кал, напротив, полностью обесцвечивается.
- На фоне остальной симптоматики может возникнуть слабость наряду с беспокойством, горьким привкусом во рту, отсутствием аппетита, вздутием живота, отрыжкой и диареей.
- Может повышаться частота сердечных сокращений наряду с давлением, при этом кожные покровы становятся бледными.

Зачастую желчная колика протекает самостоятельно, но порой именно она может послужить сигналом присутствия нарушений в работе пищеварительной системы и необходимости обращения к врачу.
Неотложная помощь при желчной колике
Самостоятельно пытаться избавиться от приступа такой колики не рекомендуется, лучше всего будет получить профессиональную неотложную помощь. Итак, чем можно помочь себе до того момента, пока не приедет скорая:
- Необходимо расстегнуть тесную одежду, после чего лечь на правый бок и постараться полностью расслабиться. Именно с этого начинается неотложная помощь. Как убрать симптомы желчной колики? Это интересно многим.
- В это время надо исключить прием пищи. В том случае если человек испытывает жажду, лучше попробовать ее утолить обычной водой. Но при этом нельзя пить кофе или чай, так как подобные напитки могут спровоцировать выработку желчи, а это только усилит болевой синдром.
- Не стоит принимать без рекомендации врача сильное обезболивающее, в крайнем случае можно принять не больше одной таблетки «Но-шпы».

- Не применять грелку, так как боли при этом усиливаются за счет сокращения протоков.
Но неотложная помощь при желчной колике — это еще не лечение.
Терапевтические мероприятия
После ряда диагностических процедур пациентам, как правило, назначают следующее лечение:
- Нужно соблюдать диетический стол 5А, а в первые сутки требуется полный отказ от пищи.
- Лечение спазмолитиками, которые устраняют спазмы мускулатуры протоков. Для этого назначают «Но-шпу» внутримышечно, затем ее можно принимать в таблетках до четырех раза в день по 80 миллиграмм. Также внутримышечно назначают «Платифиллин» по 2 миллилитра и «Папаверин». Затем переходят на таблетки «Папаверина» и принимают его по 50 грамм трижды в день.
- В целях снятия болевого синдрома внутримышечно принимают «Анальгин», «Кеторол» или «Баралгин» по 5 миллилитров. Если болевые спазмы не проходят, то пациенту назначают более сильное обезболивающее.
- На фоне повышенной кислотности пациенту назначают «Омепразол» дважды в день по 20 миллиграмм.
- Если сопутствующей симптоматикой желчной колики выступает тошнота наряду с рвотой, то врачом назначается лечение «Метоклопрамидом» дважды в день. Сначала препарат назначается внутримышечно по 2 миллилитра, а затем в таблетках по 10 миллиграмм. В качестве альтернативы можно по той же схеме использовать «Церукал».
- Зачастую назначают и «Мотилиум» дважды в день по 40 миллиграмм. Этот препарат необходим для улучшения моторики пищеварительной системы.
- В целях улучшения защитной функции организма применяют гепатопротекторы преимущественно в виде «Эссенциале» трижды в день по две таблетки.
Непосредственно после оказания неотложной помощи при желчной колике и снятия боли дальнейшее лечение проходит в зависимости от причины. Облегчить симптомы на короткое время можно с помощью народных средств в домашних условиях.
Применение народных методик лечения в домашних условиях
Итак, в домашних условиях можно воспользоваться следующими приемами лечения желчной колики:
- При появлении первых признаков растворяют ложку яблочного уксуса в 200 миллилитрах яблочного сока. После приема этого средства приступ стихнет, правда, ненадолго, приблизительно на четверть часа.
- В течение одной недели по утрам на голодный желудок полезно выпивать сок четырех лимонов, который разбавляется стаканом воды. Это помогает выводить камни.
- Неплохо растворяют камни терпены – это компоненты, которые содержатся в большом количестве в мяте. Ложка сырья запаривается стаканом кипятка и выдерживается пять минут. Настой отфильтровывается и смешивается с ложкой меда. Выпивать такое средство надо дважды в день. Пьют его между приемами пищи в течение четырех недель.
- Тараксацин, который содержится в одуванчике, прекрасно улучшает отток желчи из печени, что помогает улучшить работу желчного пузыря. Цветки одуванчика заливают кипятком и держат на огне пятнадцать минут. Затем снимают с огня, после чего добавляют к отвару ложку мяты. Затем лекарство настаивается четверть часа, после чего его отфильтровывают. Получившееся лекарство выпивают в течение дня.
- Груши содержат пектин, который размягчает камни. С фруктов срезается кожура, а мякоть нарезается небольшими дольками и отваривается двадцать минут. Врачи рекомендуют на протяжении двух недель дважды в сутки съедать по одной тарелке теплых отваренных груш.
Первая помощь при желчной колике в домашних условиях часто оказывается очень эффективной.
Проведение профилактики
Для того чтобы снова не возникла желчная колика, нужно вовремя обратиться к врачу за необходимой помощью. Стоит сказать, что даже в том случае, если возникают лишь незначительные болевые ощущения справа, следует незамедлительно бежать к доктору. К специалисту необходимо обратиться и тогда, когда наблюдаются изменения в работе таких органов, как печень, поджелудочная железа или кишечник.
После назначения врачом определенной системы лечения требуется неукоснительно следовать ей, соблюдая все рекомендации специалиста. Значительную роль в появлении нарушений, которые связаны с оттоком желчи, играет наличие избыточного веса, поэтому больным требуется сесть на диету.
Питание
Крайне важно следить за правильным рационом, ни в коем случае нельзя допускать большого промежутка между приемами пищи, так как это приводит к застою желчи. Требуется проследить за тем, какие именно продукты включаются в рацион, желательно не питаться жирной, острой или слишком соленой пищей. Женщинам, имеющим проблемы с функционированием желчного пузыря, не рекомендуется лечиться гормональными противозачаточными средствами.
Заключение
Таким образом, основной причиной возникновения желчной колики зачастую являются камни, застревающие в желчевыводящих путях и препятствующие нормальному желчному оттоку. Камни могут вызывать растяжение этого органа. Непосредственно к факторам, которые провоцируют возникновение приступов, относят отрицательные эмоции наряду с обильной и жирной едой, пряностями, острыми приправами, спиртными напитками и чрезмерными физическими нагрузками. У многих женщин такие приступы нередко совпадают с месячными или наступают после родов. В связи с этим при первых симптомах требуется обратиться к специалисту и провести необходимое лечение.
Мы рассмотрели алгоритм действий неотложной помощи при желчной колике.
| Клинический процесс/процедура | Уровень | Степень | Рекомендация |
|---|---|---|---|
| Диагноз | 4 | C | Для установления диагноза острого холецистита не существует специфических клинических и лабораторных тестов. Для верификации диагноза необходим детальный анализ данных анамнеза, детальное физикальное обследование и клинические лабораторные исследования |
| 2 | B | Трансабдоминальное ультразвуковое исследование пациентов с острым холециститом является методом выбора для подтверждения или исключения диагноза. Методика обладает высокой степенью информативности, специфичности и характеризуется низкой стоимостью. Высокая специфичность при выявлении камней в желчном пузыре и неивазивность — важные преимущества методики | |
| 3 | C | Эксплоративная лапаротомия с диагностической целью является довольно надежным методом, но не может рассматриваться как адекватный метод для установления диагноза, поскольку его чувствительность и специфичность для подтверждения острого холецистита в соответствии с принятыми критериями очень низкая | |
| 2 | B | Нет убедительных доказательств преимуществ диагностики острого холецистита с помощью компьютерной томографыъ. В тоже время диагностика с помощью магнитно-резонансной томографии может быть сопоставима с трансабдоминальным ультразвуковым исследованием. Но данных в пользу магнитно-резонансной томографии на сегодня недостаточно Сканирование гепатобилиарной зоны с использованием радиоизотопного метода на базе аминодиуксусной кислоты обладает наибольшей чувствительностью и специфичностью для выявления острого холецистита. Но использование ионизирующих радиопрепаратов длительное время, требуемое для проведения обследования, резко ограничивает его применение | |
| 4 | C | Для повышения качества обследования при установлении диагноза рекомендовано сочетание клинических, лабораторных и визуальных методов исследования. Но наилучшая комбинация пока не известна | |
| Лечение | 2 | B | Эффективность применения препаратов для растворения желчных камней или иных лекарственных средств в сочетании ударно-волновой литотрипсией в лечении острого холецистита не доказана и не может рекомендоваться |
| 4 | C | Поскольку эффективность удаление камня из желчного пузыря не доказана — холецистэктомия остается единственным надежным методом лечения | |
| 3 | C | Хирургическое лечение (холецистэктомия) более эффективно в лечении острого холецистита по сравнению с терапевтическими методами, сопровождается минимальным риском рецидива, меньшей стоимостью и низкой заболеваемостью | |
| 2 | C | Антибиотикотерапия может использоваться при лечении первого эпизода острого холецистита и в качестве профилактической поддержки; но необходимо помнить о высоком риске рецидива. Поэтому хирургическое лечение должно рассматриваться как более эффективная методика лечения | |
| 3 | C | Холецистэктомия является золотым стандартом лечения острого калькулезного холецистита | |
| 5 | D | Если оперативное лечение в силу различных обстоятельств не может быть проведено, показано назначение антибактериальных препаратов и анальгетиков с немедленной транспортировкой пациента в центр неотложной хирургии, поскольку риск осложнений при калькулезном холецистите довольно высок | |
| Антибактериальная терапия | 1 | B | Антибиотики в послеоперационный период могут не применяться при неосложненном остром холецистите и операции, выполненной без осложнений |
| 3 | B | При наличии осложнений назначение антибактериальной терапии проводят с учетом предполагаемого возбудителя и риска развития антибиотикорезистентности | |
| 3 | C | Результаты микробиологического обследования необходимо учитывать для эффективного плана лечения осложненных форм острого холецистита и с целью профилактики антибиотикорезистентности и формирования перекрестной чувствительности к препаратам | |
| Пациенты групп высокого риска | 3 | B | Возраст пациентов старше 80 лет при наличии острого холецистита необходимо рассматривать как дополнительный фактор повышенного риска интраоперационных осложнений, заболеваемости и смертности |
| 3 | C | Сопутствующий сахарный диабет не может рассматриваться как противопоказание к выполнению ургентного хирургического вмешательства, но его необходимо учитывать как коморбидное состояние | |
| 4 | C | В настоящее время нет доказательств какого-либо преимущества использования шкал риска оперативного вмешательства при остром холецистите. Поэтому ASA, POSSUM и APACHE II имеют, по-видимому, равные значения для определения риска. Но, предположительно, у пациентов, находящихся в критическом состоянии, применение шкалы APACHE II более обоснованно, поскольку она дает возможность оценить риск развития неблагоприятных событий и в послеоперационный период у пациентов, находящихся в палатах интенсивного лечения | |
| Время проведения вмешательства | 1 | A | Ранняя лапароскопическая холецистэктомия предпочтительнее отсроченной у пациентов с острым калькулезным холециститом при ее проведении в течение 10 дней после установления диагноза |
| 2 | B | Раннюю лапароскопическую холецистэктомию не следует проводить у пациентов с острым холециститом спустя 10 дней с момента появления симптомов, при отсутствии признаков острого перитонита, сепсиса или иного состояния, требующего немедленного хирургического вмешательства. В данной ситуации необходимо отложить вмешательство на 45 дней, что более целесообразно | |
| 1 | A | Ранняя лапароскопическая холецистэктомия должна быть выполнена как можно раньше в пределах 10 дней со времени установления диагноза, что сопряжено с меньшим риском развития осложнений и меньшей длительностью госпитализации | |
| Вид хирургического вмешательства | 2 | B | Лапароскопическая холецистэктомия является операцией выбора у пациентов с острым холециститом. Противопоказания могут быть обусловлены риском анестезиологического обеспечения и развитием септического шока |
| 1 | A | Лапароскопическая холецистэктомия при остром холецистите безопасна, сопровождается низкой частотой осложнений и способствует сокращению госпитального периода | |
| 3 | C | Лапароскопическая холецистэктомия при остром холецистите выполнима у таких категорий, как лица пожилого возраста >80 лет, дети с циррозом А и В, беременные. Операция безопасна и эффективно выполнима | |
| 3 | A | Субтотальная холецистэктомия показана в ситуациях осложненного течения острого калькулезного холецистита, при необходимости расширенной санации брюшной полости, гангрене желчного пузыря, неясной или сложной анатомии и риске повреждения желчных протоков и может быть выполнена как лапароскопически, так и открытым доступом | |
| 3 | B | В случае локального сильного воспаления, выраженного спаечного процесса, развившегося кровотечения в зоне треугольника Кало или повреждения желчных протоков следует немедленно перейти на открытую операцию | |
| Сопутствующий холедохолитиаз | 2 | B | Повышение уровня печеночных трансаминаз и/или билирубина является недостаточным для подозрения на наличие холедохолитиаза и требует дополнительных обследований |
| 1 | A | Выявление камней в общем желчном протоке при трансабдоминальном ультразвуковом исследовании рассматривается как высокоинформативный предиктор холедохолитиаза и служит поводом для дальнейшего диагностического поиска с использованием иных методов | |
| 2 | B | Биохимические показатели печени, включая билирубин, аланинаминотрансферазу, аспартатаминотрансферазу, щелочную фосфатазу, гамма-глутамилтрансферазу, и ультразвуковое исследование должны проводиться всем пациентам для оценки риска холедохолитиаза при подозрении на него | |
| 5 | D | Стратификация риска развития холедохолитиаза должна проводится в соответствии с рекомендациями, разработанными и предложенными Американским обществом эндоскопии желудочно-кишечного тракта (American Society of Gastrointestinal Endoscopy ) и Американским обществом хирургов-эндоскопистов желудочно-кишечного тракта (Society of American of Gastrointestinal Endoscopic Surgeons) | |
| 1 | A | У пациентов с умеренным риском развития холедохолитиаза необходимо выполнить до операции магнитно-резонансную холангиопанкреатографию, эндоскопическое ультразвуковое исследование, интраоперационную холангиографию или лапароскопическое ультразвуковое исследование, которые определяются возможностями лечебного учреждения и опытом его проведения | |
| 1 | A | Для пациентов, имеющих высокий риск холедохолитиаза, необходимо до операции выполнить эндоскопическую ретроградную холангиопанкреатографию; интраоперационную холангиографию, лапароскопическое ультразвуковое исследование проводят в зависимости от возможностей учреждения | |
| 1 | А | Камни в общем желчном протоке могут быть удалены до операции, интраоперационно или после операции в зависимости от технических возможностей и опыта лечебного учреждения | |
| Альтернативные варианты лечения | 4 | Холецистэктомия при адекватной антибиотикотерапии может предотвратить дальнейшее септическое состояние при осложненном холецистите, но доказательств эффективности методики мало | |
| 4 | C | Чрескожное чреспеченое дренирование желчных протоков либо желчного пузыря при септических состояниях рассматривается как предпочтительная и эффективная малоинвазивная процедура, требующая минимум финансовых затрат | |
| 2 | B | Перкутанная холецистостомия может рассматриваться как возможная альтернатива хирургическому вмешательству у незначительного числа пациентов после неэффективного консервативного лечения и крайне высокого хирургического риска вмешательства из-за сопутствующей патологии | |
| 5 | D | Отсроченная лапароскопическая холецистэктомия может быть выполнена у пациентов после снижения операционного, анестезиологического и иных рисков оперативного вмешательства |
Желчная колика – неотложная помощь
Желчная колика – проявление желчнокаменной болезни. Проявляется она болевыми приступами, которые могут продолжаться от нескольких минут до нескольких часов. Появляются они в правом подреберье, а потом распространяются по всему животу. Если у человека желчная колика, неотложная помощь должна быть оказана сразу же. Иначе возникнет панкреатит, холецистит, кишечная непроходимость и другие осложнения.
Симптомы желчной коликиНеотложную помощь следует оказывать после появления таких симптомов желчной колики:
- неоднократная рвота;
- тошнота;
- острая боль под правым ребром (может отдавать в спину, шею, плечо, правую лопатку, а иногда распространяется по всему животу).
Болевой приступ, как правило, начинается ночью. Он становится более сильным во время вдоха и, когда человек поворачивается на левый бок. Боли немного уменьшаются, если лежать на правом боку (можно согнуть ноги в коленных суставах).
Также требуется вызвать медиков и немедленно оказать неотложную помощь при приступе желчной колики, когда боли сопровождаются повышением температуры, бледностью или желтушностью кожи. У некоторых больных наблюдается вздутие живота. Это еще один тревожный симптом, даже если болевые ощущения стали менее выраженными.
Неотложная помощь при желчной колике
Тем, кто оказывает неотложную помощь при желчной колике, следует придерживаться такого алгоритма действий:
- Успокоить больного, находящегося в состоянии в возбуждении.
- Уложить его на правый бок, положив под тело грелку (тепло устранит спазмы в гладкой мускулатуре).
- Дать ему спазмолитический препарат (Но-шпу, Атропин, Промедол, Пантопон и пр.).
Если у больного неоднократная рвота, то следует ввести спазмазголик внутримышечно. Хорошо устраняет боли 0,1%-ный Атропин в дозировке 0,5-1,0 мл и 2%-ный Пантопон в дозировке 1 мл. В тяжелых случаях вводят 1 мл 1 %-ного раствора Морфина Гндрохлорида с Атропином. При наличии инфекции желчных путей и при отсутствии рвоты можно применять антибиотики широкого спектра действия, например, Никодин. От приема пищи следует воздержаться даже при исчезновении всех симптомов такой патологии.
На этом домашнюю неотложную помощь при желчной колике следует завершить, далее алгоритм действий предусматривает госпитализацию, а иногда и хирургическое вмешательство. Если предстоит длительная транспортировка больного, в машине Скорой помощи ему вводят инфузию раствора глюкозы с раствором новокаина и спазмолитиками.
Желчная колика. Справочник неотложной помощи
Читайте также
Печеночная колика
Печеночная колика Печеночная (желчная) колика — приступообразные, обычно сильные боли в правом подреберье являются проявлением различных заболеваний желчевыводящих путей в результате нарушения оттока желчи из желчного пузыря или по общему желчному протоку. Стремясь
Желчная колика
Желчная колика Желчная колика – это приступ боли в правом подреберье. Она часто сопровождает желчно-каменную болезнь. Причины Причиной развития колики чаще являются камни, которые застревают в желчевыводящих путях и препятствуют нормальному оттоку желчи,
Почечная колика
Почечная колика Это приступ боли, развивающийся при нарушении оттока мочи. Чаще встречается при мочекаменной болезни. Причины Появление препятствия оттоку мочи из почечных лоханок приводит к повышению давления в них, нарушению кровоснабжения почки и отеку ее
Печеночная (желчная) колика, острый холецистит
Печеночная (желчная) колика, острый холецистит Приступ печеночной (желчной) колики возникает в результате ущемления камня в шейке желчного пузыря, в протоках при желчнокаменной болезни или при проникновении в желчный пузырь инфекции и развитии острого некалькулезного
Почечная колика
Почечная колика Симптомы. Чаще приступ почечной колики проявляется внезапной, острой, мучительной болью в поясничной области, иррадиирующей по ходу мочеточников в пах, половые органы, ногу. Приступ сопровождается дизурическими явлениями, тошнотой, рвотой,
Почечная колика
Почечная колика Клинические проявления: 1. Приступообразные боли в пояснице одно-или двухсторонние, иррадиируют в пах, мошонку, половую губу, переднюю или внутреннюю поверхность бедра.2. Тошнота, рвота, вздутие живота с задержкой стула и газов.3. Дизурические
Почечная колика
Почечная колика Клинические проявления1. Приступообразные боли в пояснице одно-или двухсторонние, иррадиируют в пах, мошонку, половую губу, переднюю или внутреннюю поверхность бедра.2. Тошнота, рвота, вздутие живота с задержкой стула и газов.3. Дизурические
КОЛИКА
КОЛИКА Колика — это приступ острой боли в животе. Эта боль может быть локальной, а может распространяться на всю брюшную полость. (Не путать с КОЛИТОМ — воспалением толстой кишки). Колика обычно сопровождается позывами к дефекации. При сильной колике боль становится
Почечная колика
Почечная колика Развивается при внезапном возникновении препятствия на пути оттока мочи из почечной лоханки, что ведет к ее переполнению, повышению внутрилоханочного давления, венозному стазу, ишемии почки с отеком ее интерстициальной ткани и растяжением почечной
Нестероидные противовоспалительные средства при желчной колике
Актуальность
Нестероидные противовоспалительные средства (НПВС), такие как диклофенак, кеторолак, теноксикам, флурбипрофен и т.д., как правило, используются для облегчения боли при желчной колике.
Характеристика исследований
Мы провели поиск рандомизированных клинических исследований, в которых участвовали люди, испытывающие желчные колики, и сравнили НПВС с отсутствием вмешательства, плацебо или другими лекарствами.
Основные результаты
Мы включили в обзор 12 рандомизированных клинических испытаний с 828 участниками, из которых 416 получали НПВС и 412 получали плацебо, или спазмолитические препараты, или опиоиды. Учитывая широкую распространенность возникновения желчных колик, эти числа испытаний и участников являются недостаточными. В этих испытаниях были слабо представленыпожилые участники и участники с сопутствующими заболеваниями. Двадцать четыре процента участников были мужчины. Возраст участников колебался от 18 до 86 лет. Все люди были госпитализированы в отделение неотложной помощи с острой желчной коликой (болью). Смертности не было. Ни в одном из включенных исследований не сообщили о качестве жизни. Мы обнаружили, что НПВС значительно уменьшают билиарную боль (боль при желчной колике) по сравнению с плацебо и спазмолитическими лекарствами. НПВС также значительно уменьшили риск осложнений, связанных с холестазом — застоем желчи (например, острый холецистит, острый панкреатит, желтуха, холангит), по сравнению с плацебо и спазмолитическими препаратами. В одном исследовании сравнили НПВС с опиоидами и сообщили об осложнениях: авторы не нашли каких-либо значимых различий между вариантами лечения.
Ни в одном из исследований не сообщалось о серьезных неблагоприятных событиях. В семи из 12 испытаний сообщили о незначительных неблагоприятных явлениях; в двух из восьми исследований нежелательных явлений не наблюдалось, и незначительные события были зарегистрированы в оставшихся пяти исследованиях.
Мы нашли одно продолжающееся рандомизированное клиническое испытание, направленное на оценку обезболивающего эффекта внутривенного введения ибупрофена при желчной колики.
Финансирование
Испытания оказались свободными от спонсорства фармацевтической промышленности или иного вида поддержки коммерческими организациями, которые могут манипулировать дизайном клинического испытания, его проведением, результатами или выводами.
Качество доказательств
Качество доказательств в соответствии с критериями GRADE (система, разработанная для классификации / ранжирования доказательств и рекомендаций в здравоохранении) была средним для сравнения НПВС с плацебо по исходу — отсутствие облегчения боли; и качество было низким или очень низким для других исходов и сравнений.
Только одно из 12 испытаний имело низкий риск смещения, в соответствии с предопределенными разделами (доменами) оценки «Риска смещения».
Результаты настоящего систематического обзора с мета-анализом позволяют предположить, что НПВС могут быть использованы для облегчения боли, но дальнейшие рандомизированные клинические испытания являются оправданными, и НПВС следует использовать с осторожностью в некоторых группах пациентов, таких как пожилые люди и люди с сопутствующими заболеваниями.
Что входит в неотложную помощь при желчной колике или остром холецистите?
Демери, Франция, Алам, HB. Доказательное ведение общих неотложных состояний, связанных с желчнокаменной болезнью. J Intensive Care Med . 2016 31 января (1): 3-13. [Медлайн].
Страсберг С.М. Клиническая практика. Острый калькулезный холецистит. N Engl J Med . 26 июня 2008 г., 358 (26): 2804-11. [Медлайн].
Урбах Д.Р., Штукель Т.А.Частота плановой холецистэктомии и частота тяжелой желчнокаменной болезни. CMAJ . 2005 12 апреля 172 (8): 1015-9. [Медлайн]. [Полный текст].
Jungst C, Kullak-Ublick GA, Jungst D. Желчнокаменная болезнь: микролитиаз и осадок. Бест Практик Рес Клин Гастроэнтерол . 2006. 20 (6): 1053-62. [Медлайн].
Яновиц П., Крацер В., Земмлер Т., Тудыка Дж., Векслер Дж. Ил желчного пузыря: спонтанное течение и частота осложнений у пациентов без камней. Гепатология . 1994 20 августа (2): 291-4. [Медлайн].
Шенг Р., Рамирес CB, Зайко А.Б., Кэмпбелл В.Л. Желчные камни и ил у пациентов с трансплантацией печени: 13-летний опыт. Радиология . 1996, январь 198 (1): 243-7. [Медлайн].
Yeatman TJ. Эмфизематозный холецистит: коварный вариант острого холецистита. Am J Emerg Med . 1986 марта, 4 (2): 163-6. [Медлайн].
Montini M, Gianola D, Pagani MD, et al.Холелитиаз и акромегалия: терапевтические стратегии. Клин Эндокринол (Oxf) . 1994 г., 40 (3): 401-6. [Медлайн].
Park HZ, Lee SP, Schy AL. Цефтриаксон-ассоциированный ил желчного пузыря. Идентификация кальций-цефтриаксоновой соли как основного компонента осадка желчного пузыря. Гастроэнтерология . 1991 июн.100 (6): 1665-70. [Медлайн].
Ко CW, Бересфорд С.А., Шульте С.Дж., Мацумото А.М., Ли С.П. Заболеваемость, естественное течение и факторы риска желчного отложения и камней во время беременности. Гепатология . 2005 г., 41 (2): 359-65. [Медлайн].
Tsimoyiannis EC, Antoniou NC, Tsaboulas C, Papanikolaou N. Холелитиаз во время беременности и кормления грудью. Перспективное исследование. евро J Surg . 1994 ноя. 160 (11): 627-31. [Медлайн].
Singer AJ, McCracken G, Henry MC, Thode HC Jr, Cabahug CJ. Корреляция между результатами клинического, лабораторного и гепатобилиарного сканирования у пациентов с подозрением на острый холецистит. Энн Эмерг Мед . 1996 Сентябрь, 28 (3): 267-72. [Медлайн].
Фидлер Дж. Л., Кнудсен Дж. М., Коллинз Д. А. и др. Проспективная оценка динамической КТ и МР-холангиографии при функциональной боли в желчных путях. AJR Am J Roentgenol . 2013 август 201 (2): W271-82. [Медлайн].
Wang A, Shanbhogue AK, Dunst D, Hajdu CH, Rosenkrantz AB. Полезность диффузионно-взвешенной МРТ для дифференциации острого холецистита от хронического. Дж. Магнитно-резонансная томография .2015 22 декабря. [Medline].
Shea JA, Berlin JA, Escarce JJ, et al. Пересмотренные оценки чувствительности и специфичности диагностических тестов при подозрении на заболевание желчных путей. Arch Intern Med . 1994 28 ноября, 154 (22): 2573-81. [Медлайн].
Ralls PW, Colletti PM, Lapin SA и др. Сонография в реальном времени при подозрении на острый холецистит. Проспективная оценка первичных и вторичных признаков. Радиология . 1985 июн.155 (3): 767-71.[Медлайн].
Перейра Дж., Афонсу А.С., Константино Дж. И др. Точность УЗИ в диагностике острого холецистита с сопутствующим острым панкреатитом. евро J Trauma Emerg Surg . 2015 22 декабря. [Medline].
Ким С.К., Це К.К., Джувейд М., Мозли П.Д., Вода А., Алави А. Холесцинтиграфия в диагностике острого холецистита: увеличение морфина превосходит отсроченную визуализацию. Дж Nucl Med . 1993, ноябрь 34 (11): 1866-70.[Медлайн].
Дурнинг SJ, Насир JM, Sweet JM, Cation LJ. Боль в груди и подъем сегмента ST, связанные с холециститом: описание случая и обзор литературы. Мил Мед . 2006 декабрь 171 (12): 1255-8. [Медлайн].
Summers SM, Scruggs W., Menchine MD, et al. Проспективная оценка прикроватного ультразвукового исследования в отделении неотложной помощи для выявления острого холецистита. Энн Эмерг Мед . 2010 Август 56 (2): 114-22.[Медлайн].
[Рекомендации] Такада Т., Страсберг С.М., Соломкин Ю.С. и др. TG13: Обновленные Токийские рекомендации по ведению острого холангита и холецистита. J Гепатобилиарный панкреат Sci . 2013 20 января (1): 1-7. [Медлайн].
Грубер П.Дж., Сильверман Р.А., Готтесфельд С., Фластер Э. Наличие лихорадки и лейкоцитоза при остром холецистите. Энн Эмерг Мед . 1996 Сентябрь, 28 (3): 273-7. [Медлайн].
[Рекомендации] Соломкин Дж. С., Мазуски Дж. Э., Брэдли Дж. С. и др.Диагностика и лечение осложненной внутрибрюшной инфекции у взрослых и детей: рекомендации Общества хирургических инфекций и Общества инфекционных болезней Америки. Surg Infect (Larchmt) . 2010 февраля, 11 (1): 79-109. [Медлайн].
[Рекомендации] Соломкин Дж. С., Мазуски Дж. Э., Брэдли Дж. С. и др. Диагностика и лечение осложненной внутрибрюшной инфекции у взрослых и детей: рекомендации Общества хирургических инфекций и Общества инфекционных болезней Америки.Национальный информационный центр руководящих принципов. Доступно по адресу http://guideline.gov/content.aspx?id=15520. Доступ: 11 ноября 2014 г.
McHale PM, LoVecchio F. Наркотическая анальгезия в острой брюшной полости — обзор проспективных исследований. евро J Emerg Med . 2001 июн. 8 (2): 131-6. [Медлайн].
Thomas SH, Silen W. Влияние обезболивания недифференцированной боли в животе на диагностическую эффективность. Br J Surg . 2003 Январь 90 (1): 5-9. [Медлайн].
Thomas SH, Silen W, Cheema F, et al. Влияние морфиновой анальгезии на точность диагностики у пациентов отделения неотложной помощи с болью в животе: проспективное рандомизированное исследование. J Am Coll Surg . 2003 Январь 196 (1): 18-31. [Медлайн].
Johnston MJ, Fitzgerald JE, Bhangu A, Greaves NS, Prew CL, Fraser I. Амбулаторное лечение желчной колики: проспективное обсервационное исследование предписывающих привычек и эффективности обезболивания. Int J Surg . 2014. 12 (2): 169-76. [Медлайн].
Sanabria JR, Gallinger S, Croxford R, Strasberg SM. Факторы риска при переходе плановой лапароскопической холецистэктомии в открытую холецистэктомию. J Am Coll Surg . 1994 Декабрь 179 (6): 696-704. [Медлайн].
Фрид Г.М., Баркун Дж. С., Сигман Х. Х. и др. Факторы, определяющие переход к лапаротомии у пациентов, перенесших лапароскопическую холецистэктомию. Am J Surg .1994, январь, 167 (1): 35-9; обсуждение 39-41. [Медлайн].
Сельмани Р., Караджозов А., Стефановска В. Конверсии при лапароскопической холецистэктомии при остром и хроническом холецистите. Приложения . 2013. 34 (2): 43-50. [Медлайн].
Chuang SH, Chen PH, Chang CM, Lin CS. Лапароскопическая холецистэктомия с одним разрезом и тремя разрезами при осложненном и неосложненном остром холецистите. Мир Дж. Гастроэнтерол . 2013 21 ноя.19 (43): 7743-50. [Медлайн]. [Полный текст].
Brodsky A, Matter I, Sabo E, Cohen A, Abrahamson J, Eldar S. Лапароскопическая холецистэктомия при остром холецистите: можно ли предсказать необходимость конверсии и вероятность осложнений? Перспективное исследование. Эндоскопическая хирургия . 2000 14 августа (8): 755-60. [Медлайн].
Гурусами К.С., Самрадж К. Сравнение ранней и отсроченной лапароскопической холецистэктомии при остром холецистите. Кокрановская база данных Syst Rev .18 октября 2006 г. CD005440. [Медлайн].
Стивенс К.А., Чи А., Лукас Л.С., Портер Дж. М., Уильямс, Мэриленд. Немедленная лапароскопическая холецистэктомия при остром холецистите: ждать не нужно. Am J Surg . 2006 декабрь 192 (6): 756-61. [Медлайн].
Gurusamy KS, Koti R, Fusai G, Davidson BR. Сравнение ранней и отсроченной лапароскопической холецистэктомии при неосложненной желчной колике. Кокрановская база данных Syst Rev . 30 июня 2013 г., 6: CD007196. [Медлайн].
Zafar SN, Obirieze A, Adesibikan B, Cornwell EE 3rd, Fullum TM, Tran DD. Оптимальное время для ранней лапароскопической холецистэктомии при остром холецистите. JAMA Surg . 2015 Февраль 150 (2): 129-36. [Медлайн].
Gutt CN, Encke J, Koninger J, et al. Острый холецистит: ранняя холецистэктомия по сравнению с отсроченной, многоцентровое рандомизированное исследование (исследование ACDC, NCT00447304). Энн Сург . 2013 Сентябрь 258 (3): 385-93. [Медлайн].
Dimou FM, Adhikari D, Mehta HB, Riall TS.Исходы у пожилых пациентов с холециститом III степени и установкой холецистостомической трубки: анализ предрасположенности. J Am Coll Surg . 2017 6 января [Medline].
Hatzidakis AA, Prassopoulos P, Petinarakis I, et al. Острый холецистит у пациентов из группы высокого риска: чрескожная холецистостомия в сравнении с консервативным лечением. евро Радиол . 2002 июл.12 (7): 1778-84. [Медлайн].
Свишер С.Г., Шмит П.Дж., Хант К.К. и др. Заболевание желчевыводящих путей при беременности. Am J Surg . 1994 декабрь 168 (6): 576-9; обсуждение 580-1. [Медлайн].
Gurusamy KS, Samraj K, Fusai G, Davidson BR. Сравнение ранней и отсроченной лапароскопической холецистэктомии при желчной колике. Кокрановская база данных Syst Rev . 8 октября 2008 г. CD007196. [Медлайн].
Hickman MS, Schwesinger WH, Page CP. Острый холецистит у диабетиков. Исследование результатов методом случай-контроль. Arch Surg . 1988 апр. 123 (4): 409-11. [Медлайн].
Адедеджи О.А., Макадам Вашингтон. Симптом Мерфи, острый холецистит и пожилые люди. J R Coll Surg Edinb . 1996 апр. 41 (2): 88-9. [Медлайн].
Морроу Диджей, Томпсон Дж., Уилсон С.Е. Острый холецистит у пожилых людей: неотложное хирургическое вмешательство. Arch Surg . 1978 Октябрь 113 (10): 1149-52. [Медлайн].
Loozen CS, van Ramshorst B, van Santvoort HC, Boerma D. Ранняя холецистэктомия при остром холецистите у пожилых людей: систематический обзор и метаанализ. Dig Surg . 2017 18 января [Medline].
Ambe PC, Papadakis M, Zirngibl H. Предложение по предоперационной клинической системе оценки острого холецистита. J Surg Res . 2016 Февраль 200 (2): 473-9. [Медлайн].
Ким СИ, Ю К.С. Эффективность предоперационной чрескожной холецистостомии в лечении острого холецистита в зависимости от степени тяжести. Korean J Intern Med . 2017 6 января [Medline].
Loftus TJ, Brakenridge SC, Dessaigne CG, et al.Прием антибиотиков можно безопасно прекратить в течение одной недели после чрескожной холецистостомии. Мир J Surg . 2017 г. 3. 59 (2): 335-48. [Медлайн].
Радунович М., Лазович Р., Попович Н. и др. Осложнения лапароскопической холецистэктомии: наш опыт из ретроспективного анализа. Открытый доступ Maced J Med Sci . 2016 15 декабря. 4 (4): 641-6. [Медлайн].
emDOCs.net — Обучение неотложной медицине Мимики желчных колик: что вы не хотите пропустить — emDOCs.нетто
Автор: Кристен Уитворт, DO (врач-резидент, Lakeland Health) // Отредактировал: Alex Koyfman, MD (@EMHighAK, EM, лечащий врач, Юго-западный медицинский центр UT / Мемориальная больница Parkland) и Брит Лонг, MD (@long_brit )
КорпусЖенщина 43 лет, страдающая ожирением и диабетом, обратилась в отделение неотложной помощи с жалобами на боли в правом верхнем квадранте живота в течение последних двух часов.Боль началась примерно через 45 минут после обеда сегодня и связана с тошнотой и рвотой.
Жизненно важные органы: T 37,8C, HR 109, BP 132/68, RR 22, SpO2 93% на воздухе помещения.
Обследование примечательно тем, что женщина выглядит неудобно, держась за эпигастральную область от боли. Она слегка потогонная и мягкая при пальпации в правом подреберье. Вы подозреваете, что ее боль связана с камнями в желчном пузыре, и начинаете соответствующее обследование на холецистит, включая УЗИ.Через час возвращается ее отчет УЗИ без признаков желчнокаменной болезни или другой патологии желчного пузыря. Какой твой следующий шаг?
ФонХолелитиаз — это термин, используемый для обозначения наличия желчных камней в желчном пузыре. В США камни в желчном пузыре есть у 8% мужчин и 17% женщин. 1 Многие люди с камнями в желчном пузыре протекают бессимптомно, однако риск осложнений или развития симптомов составляет 1-4% в год. 2 Желчные камни классифицируются по составу: коричневые камни образуются из холестерина, а пигментированные камни образуются из билирубината кальция.Повышение концентрации этих компонентов в желчи приводит к кристаллизации и камнеобразованию. Нарушение моторики желчного пузыря также может играть роль в этом процессе. Факторы риска образования холестериновых камней включают пожилой возраст, женский пол, ожирение, бариатрическую хирургию и быструю потерю веса, равенство и семейную склонность. Пигментные камни чаще встречаются у пациентов с хроническим внутрисосудистым гемолизом (т. Е. Серповидноклеточной анемией, сфероцитозом). Пигментные камни также могут быть результатом инфекции.
Холелитиаз является причиной многих болезненных процессов. Желчная колика — это термин, используемый для описания боли, вызванной желчными камнями, вызывающей препятствие оттоку желчи. Эта боль проходит, когда камень перемещается, устраняя препятствие. Термин «колики» вводит в заблуждение, поскольку боль обычно постоянная и непостоянная. Пациенты обычно жалуются на боль в правом подреберье или в эпигастрии, которая может отдавать в плечо. Сопутствующие симптомы включают тошноту и рвоту. Обычно эта боль возникает после приема жирной пищи, однако боль может возникать и после еды.
У пациентов, поступающих в отделение неотложной помощи с желчной коликой, важно исключить осложнения, связанные с желчнокаменной болезнью, включая обструкцию и инфекцию. Пациенты с лихорадкой, желтухой или перитонеальными признаками при осмотре указывают на более серьезный процесс. Лабораторные анализы при желчной колике должны быть относительно нормальными. Лейкоцитоз должен вызывать опасения по поводу инфекции, в то время как повышение уровня печеночных ферментов или билирубина указывает на обструкцию желчевыводящих путей. Ультразвук является предпочтительным методом визуализации при оценке патологии желчных путей из-за его удобства, низкой стоимости, отсутствия радиационного облучения, чувствительности для визуализации желчных камней и способности выявить болезненность желчного пузыря.Утолщение стенки желчного пузыря, перихоле-кистозная жидкость и расширение общего желчного протока должны отсутствовать при чистой желчной колике. Если эти отклонения присутствуют, необходимо дальнейшее исследование, чтобы исключить инфекцию или непроходимость. Рентген не имеет большого значения при оценке желчной колики, так как камни не будут визуализированы. Камни в желчном пузыре становятся непрозрачными, только если содержание кальция превышает 4% по весу. 3
Лечение желчной колики в отделении неотложной помощи включает контроль симптомов с помощью противорвотных средств и обезболивания.Симптомы пациента должны исчезнуть в течение первых нескольких часов лечения в отделении неотложной помощи. Боль, продолжающаяся более нескольких часов, свидетельствует о более тяжелом течении болезни и требует дальнейшего исследования. После выписки из отделения неотложной помощи пациентов следует направить к хирургу общего профиля для обсуждения окончательного лечения с холецистэктомией.
При обследовании пациента на предмет патологии желчевыводящих путей врачи неотложной помощи должны учитывать другие имитации. Существует несколько имитаторов желчной колики, включая острый коронарный синдром, пневмонию, тромбоэмболию легочной артерии, острый гепатит, перфорацию кишечника, абсцесс печени, правосторонний дивертикулит, мезентериальную ишемию, катастрофу аорты, тромбоз воротной вены и синдром Фитц-Хью-Кертиса.Определить причину боли пациента может быть сложно, так как боль в животе может иметь компоненты висцеральной и теменной боли, а также относиться к ней. Висцеральная боль возникает из-за растяжения немиелинизированных волокон, иннервирующих стенки или капсулы органов, и следует сегментарному распределению, связанному с эмбриологическим происхождением органа. Обычно это средняя линия, вторичная по отношению к двусторонней иннервации. Эта боль обычно описывается как спазматическая или ноющая. Раздражение париетальной брюшины вызывает париетальную боль, которая локализуется в соответствующем дерматоме, расположенном на поверхности пораженного органа.Упомянутая боль — это боль, ощущаемая в месте, удаленном от источника. Образцы отраженной боли вторичны по отношению к эмбриологическому развитию. Отмеченная боль обычно располагается на той же стороне, что и пораженный орган.
При рассмотрении наиболее вероятной причины симптомов пациента важно помнить, что одни болезненные процессы более заметны у пожилых людей, тогда как другие более вероятны у молодых пациентов. Холецистит является наиболее частым хирургическим заболеванием у пожилых пациентов с болями в животе. 5 Более молодые пациенты с большей вероятностью будут иметь аппендицит. При сужении дифференциала полезно учитывать факторы риска пациента, которые повышают вероятность того или иного заболевания. Также очень важно учитывать факторы риска атипичных представлений. Такие факторы, как пожилой возраст и сахарный диабет, могут маскировать боль пациента или вызывать менее тяжелое проявление. Когнитивные нарушения у пожилых людей могут препятствовать сбору анамнеза и делать физический осмотр менее точным.Однако в этой пожилой группе врачам еще более важно правильно определить причину симптомов пациента при поступлении, потому что для пациентов старше 80 лет уровень смертности удваивается, если их диагноз неверен на момент госпитализации. 6
ХолециститХолецистит — это воспаление желчного пузыря, обычно вызванное непроходимым камнем. Когда камень препятствует оттоку желчи, желчный пузырь расширяется, что приводит к воспалению, а иногда и к инфекции.Гангренозный холецистит — подвид холецистита, при котором наблюдается некроз стенки желчного пузыря. Эмфизематозный холецистит — это инфекция желчного пузыря газообразующими организмами и повышенная смертность. Боль, связанная с холециститом, похожа на желчную колику. Пациенты обычно жалуются на боли в правом подреберье или в эпигастральной области живота с тошнотой и рвотой. Боль, возникающая при осмотре при пальпации правого подреберья, может быть более сильной, чем при желчной колике, и может быть оценена осторожность и отскок.Симптомы Мерфи при физикальном осмотре чувствительны на 65% и на 87% специфичны для холецистита. 7 Желтуха обычно отсутствует; однако лихорадка может присутствовать в одной трети случаев. 7 Лейкоцитоз может быть полезен при оценке холецистита. Количество лейкоцитов> 10 000 / мм 3 имеет чувствительность 63% и специфичность 57% для холецистита, с отношением правдоподобия 1,5 и отрицательным отношением правдоподобия 0,6. 7 Ферменты печени при холецистите обычно в норме.
Ультразвук — это предпочтительный метод визуализации при холецистите с чувствительностью 81% и специфичностью 83%. 8 Ключевые результаты включают наличие камней в желчном пузыре и признака Мерфи. Наличие обоих имеет положительную прогностическую ценность 92% для холецистита, в то время как отсутствие обоих результатов имеет отрицательную прогностическую ценность 95%. 9 При ультразвуковом исследовании перихоле-кистозная жидкость и утолщение стенки желчного пузыря неспецифичны и могут быть результатом других состояний.Хотя УЗИ является предпочтительным методом визуализации, иногда оно ограничивается из-за плохой визуализации желчных путей, обусловленной габитусом тела пациента и соблюдением режима обследования. Компьютерная томография (КТ) имеет более низкую чувствительность и специфичность для холецистита, однако может выявить осложнения, включая эмфизематозный холецистит, гангренозный холецистит или перфорацию желчного пузыря. В случаях, когда у пациента неоднозначное УЗИ, но есть высокое подозрение на холецистит, может быть проведена холесцинтиграфия или МРТ.Холесцинтиграфия гепатобилиарной иминодиуксусной кислоты с технецием-99m, более известная как сканирование HIDA, чувствительна на 96% и специфична для холецистита на 90%. 8 Использование сканирования HIDA в отделении неотложной помощи ограничено, так как эти исследования занимают часы. Магнитно-резонансная холангиопанкреатография (MRCP) имеет такую же чувствительность и специфичность для холецистита, как и ультразвуковая визуализация; кроме того, это полезно, когда невозможно получить адекватные изображения. 8
Лечение острого холецистита — ранняя холецистэктомия.Жидкая реанимация, противорвотные средства и обезболивание являются ключевыми факторами лечения в отделении неотложной помощи. Варианты покрытия антибиотиками включают цефалоспорины второго и третьего поколения, карбапенемы, комбинации ингибиторов β-лактам / β-лактамаз или комбинации метронидазола и фторхинолона. В последнее время ведутся дискуссии о полезности антибиотиков при раннем / легком холецистите.
ХоледохолитиазХоледохолитиаз — это камень в желчном пузыре в общем желчном протоке, обычно вызывающий его непроходимость.Эта боль похожа на боль при желчной колике и холецистите. Желтуха при осмотре должна вызывать подозрение на непроходимость. Ключевыми лабораторными аномалиями, которые дифференцируют холедохолитиаз, являются повышенные уровни ферментов печени, включая билирубин, аланинаминотрансферазу, аспартатаминотрансферазу, щелочную фосфатазу и γ-глутамилтранспептидазу. Хотя камни обычно не визуализируются на УЗИ или КТ, сочетание холелитиаза и расширенного общего желчного протока предполагает холедохолитиаз. Общий желчный проток должен быть менее 4 мм в диаметре у пациентов 40 лет и младше.После 40 лет прибавляется один миллиметр на каждые десять лет. Для тех пациентов с неоднозначными исследованиями или у которых диагноз не является полностью определенным, MRCP можно рассмотреть для лучшей визуализации желчного дерева. Извлечение камня с помощью ERCP — лучший метод лечения. Если есть признаки восходящей инфекции, следует срочно связаться с гастроэнтерологом для выполнения этой процедуры.
ХолангитХолангит — это инфекция желчевыводящих путей.Обычно он возникает вторично по отношению к холедохолитиазу, но также может быть ятрогенным после ERCP или идиопатическим. Триада Шарко описывает классические проявления холангита: лихорадку, боль в правом верхнем квадранте живота и желтуху. Все три критерия присутствуют чуть более чем в половине случаев. 11 Добавление измененного психического статуса и шока составляет пентаду Рейнольдса , хотя все пять присутствуют менее 10% времени. Восходящий холангит имеет высокую смертность и требует агрессивного лечения с немедленным введением антибиотиков широкого спектра действия, жидкостной реанимации и ERCP.Чрескожный дренаж — это вариант лечения для пациентов, которые слишком больны, чтобы подвергаться хирургическому вмешательству.
ПанкреатитПанкреатит — это воспаление поджелудочной железы, которое может проявляться спектром заболеваний от местного воспаления до полиорганной дисфункции. В то время как 80% случаев разрешаются с помощью симптоматического лечения, тяжелые случаи панкреатита могут привести к опасным для жизни осложнениям в виде некроза поджелудочной железы и дисфункции органов, что приводит к 30% летальности. 12,13 Желчные камни и алкоголь являются наиболее частыми причинами панкреатита в США.Панкреатит также может возникать на фоне гипертриглицеридемии, травм живота, ятрогенных причин, таких как ERCP, и некоторых фармацевтических препаратов. Наиболее частыми классами препаратов, вызывающих панкреатит, являются антиретровирусные препараты, химиотерапевтические препараты и иммунодепрессанты.
Панкреатит классически проявляется как сильная боль в эпигастрии, отдающая в спину. Обычно это связано с тошнотой и рвотой, а симптомы ухудшаются при пероральном приеме. Пациенты обычно чувствуют себя неуютно из-за болезненности при пальпации в эпигастральной области.Также могут присутствовать тахикардия, гипотензия, тахипноэ и потоотделение. Два результата физического осмотра, которые указывают на тяжелое заболевание, — это признак Каллена (голубоватое изменение цвета вокруг пупка) и признак Грея Тернера (красновато-коричневое изменение цвета по бокам). Это оба поздних диагноза некротического или геморрагического панкреатита.
Для формального диагноза необходимы два из трех следующих клинических критериев: 1. Клиническая картина, соответствующая панкреатиту. 2. Уровень липазы превышает верхний предел нормы.3. Результаты визуализации соответствуют воспалению поджелудочной железы. Существуют дебаты относительно точного повышения липазы, необходимого для постановки диагноза. В некоторых руководствах указано, что пороговое значение в три раза превышает верхний предел нормы, в то время как другие утверждают, что любое повышение липазы является диагностическим. Однако важно помнить, что у пациентов с хроническим панкреатитом может не хватать резерва поджелудочной железы для повышения уровня липазы на фоне воспаления.
Лабораторные исследования помогают оценить тяжесть заболевания.Важно оценить функцию почек, а также уровень электролитов, глюкозы, лейкоцитов и гемоглобина / гематокрита. Ферменты печени полезны, если причина панкреатита неизвестна, поскольку их повышение может указывать на камни в желчном пузыре. Уровень АЛТ> 150 Ед / л в первые 48 часов имеет 85% положительную прогностическую ценность для желчнокаменного панкреатита. 14 Визуализация не показана пациентам с неосложненным заболеванием. Однако это может быть полезно, если этиология панкреатита неизвестна или есть опасения по поводу осложнений.При подозрении на билиарный панкреатит необходимо провести УЗИ брюшной полости для выявления желчнокаменной болезни. Пациентам с сопутствующими респираторными жалобами следует сделать рентгенограмму грудной клетки, чтобы оценить плевральный выпот или инфильтраты, поскольку это указывает на тяжелое заболевание. Если диагноз панкреатита вызывает сомнения, компьютерная томография с внутривенным контрастированием полезна для оценки воспаления поджелудочной железы, скоплений окружающей жидкости или псевдокисты поджелудочной железы.
Лечение панкреатита в основном поддерживает лечение симптомов.Пациентам следует сделать NPO и получать противорвотные средства внутривенно по мере необходимости. Опиоиды внутривенно часто необходимы для купирования боли. Было показано, что внутривенная инфузионная терапия снижает заболеваемость и смертность от панкреатита. 15 Пациенты склонны к потере жидкости из-за рвоты, третьего промежутка, повышенной незаметной потери и уменьшения перорального приема. Традиционно считалось, что пациенты должны получать агрессивную внутривенную гидратацию жидкости 250-500 мл раствора кристаллоидов в час в течение первых 12-24 часов. 16 Более свежие рекомендации Международной ассоциации панкреатологов и Американской ассоциации панкреатологов рекомендуют общее количество 2,500–4000 мл в первые 24 часа госпитализации, что ближе к 250 мл / час. 17 Более постепенный и менее агрессивный подход может помочь избежать перегрузки объемом и связанных с этим осложнений, включая отек легких и синдром брюшной полости. Показатели жизнедеятельности и диурез могут помочь в проведении реанимации.
Общий уровень смертности от острого панкреатита составляет 1%, однако при тяжелом заболевании уровень смертности достигает 30%. 18,19 Существует множество систем оценки, помогающих классифицировать степень тяжести, хотя для большинства из них требуются данные, полученные через 48 часов после начала заболевания, и они не полезны для использования в отделении неотложной помощи. Некоторые исследования показали, что наличие ССВО при поступлении, которое сохраняется в течение первых 48 часов, является признаком тяжелого заболевания. 20,21 Следует рассмотреть возможность госпитализации пациентов с панкреатитом в следующих случаях: первый эпизод, потребность в внутривенном введении лекарств, неспособность переносить пероральный прием, стойкие отклонения от нормы жизненно важных функций и признаки органной недостаточности.Пациенты также должны быть госпитализированы, если их панкреатит имеет билиарное происхождение, поскольку им необходимо хирургическое обследование для будущей холецистэктомии или ERCP, если есть доказательства обструкции.
Острый гепатитГепатит — это воспаление печени, которое может быть вызвано инфекцией, токсинами или нарушением обмена веществ. Наиболее частыми причинами являются вирусы и токсины, такие как алкоголь и парацетамол. Социальный анамнез является ключевым при подозрении на гепатит. Недавние поездки за пределы США являются фактором риска гепатита А.Гепатит B следует рассматривать у пациентов, вступающих в незащищенный половой акт. Потребители внутривенных наркотиков подвержены риску заражения гепатитом С. Другие потенциальные токсины включают антибиотики, статины, лечебные травы и диетические вещества. Также важно иметь в виду Amanita phalloides, «гриб смертельной шапки». Пациенты часто жалуются на боль RUQ, связанную с тошнотой и рвотой. При осмотре могут присутствовать лихорадка, желтуха и / или гепатомегалия. Билирубин, как прямой, так и непрямой, помогает определить, является ли причина желтухи внутрисосудистой или печеночной.Повышение LFT указывает на повреждение гепатоцитов. Соотношение AST: ALT <1 указывает на вирусную или токсическую причину повреждения, в то время как AST: ALT> 2 связано с алкогольным гепатитом. Другие полезные лаборатории включают PT / INR, альбумин и аммиак для оценки функции печени. Обследование должно включать в себя вирусные исследования, а также определение уровня парацетамола. За исключением применения N-ацетилцистеина при токсичности ацетаминофена, лечение гепатита в основном является поддерживающим с избеганием гепатотоксических агентов. Если есть подозрение на наличие токсинов, следует уведомить Центр по борьбе с отравлениями.
Печеночный абсцессАбсцессы печени могут иметь гнойный или амебный характер. Они оба похожи, хотя и по-разному обращаются. Пиогенные абсцессы вызываются как анаэробными, так и аэробными бактериями. Наиболее часто выделяемые возбудители гнойного абсцесса — это кишечная палочка, клебсиелла, псевдомонас и энтерококк. 22 Пациенты обычно жалуются на боль в правом подреберье, высокую температуру, озноб, тошноту и рвоту. Пиогенные абсцессы имеют более острое проявление.При физикальном осмотре отмечается болезненность при пальпации в области RUQ, гепатомегалия, лихорадка и / или желтуха. Эти пациенты обычно выглядят больными. Обследование важно при лейкоцитозе, гипербилирубинемии, повышенном уровне ЩФ и повышении уровня аминотрансфераз. В отделении неотложной помощи и УЗИ, и компьютерная томография могут использоваться для оценки абсцесса печени, который проявляется в виде больших кистозных масс в живой паренхиме, обычно в правой верхней доле. Лечение гнойного абсцесса начинается со стабилизации состояния пациента в отделении неотложной помощи до поступления в стационар.Антибиотики широкого спектра действия с тройным охватом следует начинать с аминогликозида или цефалоспорина 3-го поколения -го поколения для защиты от грамотрицательных бактерий, метронидазола или клиндамицина для анаэробного действия и ампициллина для лечения стрептококков. Окончательное лечение — дренирование абсцесса, обычно чрескожно.
Амебные абсцессы — наиболее частое внекишечное осложнение амебиаза. Амебная инфекция передается фекально оральным путем и чаще встречается у путешественников, проявляясь кишечным заболеванием.Entamoeba histolytica вызывает инвазивное заболевание. E. histolytica проникает в слизистую кишечника и идет по воротной вене к печени. Амебный абсцесс проявляется так же, как гнойный абсцесс, хотя пациенты могут сообщать о диарее в анамнезе за несколько недель до этого. Обследование аналогично гнойному абсцессу. Идентификация простейшего возбудителя в кале помогает отличить амебный абсцесс от гнойного. Микроскопия стула, антигенное тестирование стула, а также иммуноферментный анализ (ИФА) могут использоваться для обнаружения микроорганизмов.Эти тесты могут быть малоэффективными, и история болезни является ключом к диагностике. Лечение включает метронидазол 750 мг перорально / внутривенно в течение 7-10 дней с последующим лечением внутрипросветных кист паромомицином 25-35 мг / кг / день, разделенным на 3 приема в течение 5-10 дней. Пациенты с легкой формой заболевания и адекватным последующим наблюдением могут лечиться амбулаторно. Чрескожный дренаж требуется только в трудно поддающихся лечению или сложных случаях.
Перфорация кишечникаСледует рассмотреть возможность перфорации чаши у пациентов с внезапно возникающей болью в верхней части живота.Самая частая причина — язвенная болезнь. Язва разрушается через стенку кишечника или желудка, позволяя содержимому желудка и воздуху попадать в брюшную полость. Передняя стенка двенадцатиперстной кишки — наиболее частая локализация. Существует множество других причин перфорации кишечника, которые необходимо учитывать, в том числе ятрогенные, вызванные недавней операцией или эндоскопией, тупая травма живота и сильная рвота. Еще более редкие причины включают инородное тело, новообразования, прием агрессивных веществ и лекарств.Перфорация также может произойти в областях постоянного раздражения, например, на конце назогастрального зонда. Типичное проявление — внезапное начало сильной боли в животе в месте перфорации с последующей генерализованной постоянной болью в животе по мере распространения разлитого содержимого. У пациентов может быть более хроническое заболевание в ситуациях, когда образовалась фистула, и теперь содержимое начинает просачиваться в брюшную полость. При обследовании брюшной полости часто наблюдаются перитонеальные признаки.
Рентген грудной клетки и брюшной полости в вертикальном положении должен быть получен для оценки свободного воздуха под диафрагмой.Рентген имеет чувствительность 50-70% к свободному воздуху. 24 Если рентген не дает результатов и есть серьезные подозрения на перфорацию кишечника, необходимо сделать компьютерную томографию брюшной полости и таза. КТ не только повышает чувствительность пневмоперитонеума, но также помогает определить источник перфорации. Следует проконсультироваться в отделении общей хирургии в отделении неотложной помощи. Пациенту следует сделать NPO и начать лечение антибиотиками широкого спектра действия вместе с внутривенной инфузионной инфузией.
ACSОстрый коронарный синдром (ОКС) — это широкий спектр заболеваний, от нестабильной стенокардии до острого инфаркта миокарда.Пациентам с классической презентацией «слон сидит у меня на груди» трудно не заметить ACS. Именно у пациента возникают атипичные симптомы, которые затрудняют диагностику ОКС. Пациенты с такими симптомами, как боль в эпигастрии, тошнота и рвота, могут легко направить врача по пути исследования желчевыводящих путей. Атипичное проявление ОКС чаще встречается у пожилых пациентов, диабетиков и женщин. Важно учитывать все факторы риска для пациентов с ОКС, включая возраст> 65 лет, известное заболевание коронарной артерии, семейный анамнез ишемической болезни сердца, гипертонию, диабет, гиперлипидемию и употребление табака в анамнезе.Пациенты с ОКС могут пройти обычный медицинский осмотр, что еще больше затрудняет постановку диагноза. Пациенты с потоотделением, тахикардией, гипотонией, JVD, отеком легких или новым шумом должны поднять ACS выше по дифференциалу. При обследовании пациентов с атипичными симптомами следует руководствоваться подозрением. Если у пациента есть факторы риска ОКС или неясный диагноз, необходимо получить электрокардиограмму (ЭКГ) и тропонин вместе с другими лабораториями и назначить визуализацию для исследования желчных путей.Если окончание обследования по поводу патологии желчевыводящих путей ничем не примечательно, следует рассмотреть возможность расширения обследования, включив в него серийные тропонины и ЭКГ. Ни один врач не хочет диагностировать ИМпST с помощью ЭКГ после отрицательного исследования желчных путей.
Пневмония правой нижней долиПневмония — это инфекция альвеол легких, которая может быть вызвана бактериями, вирусами и грибами. При оценке боли в правом верхнем квадранте важно учитывать правую нижнедолевую пневмонию в дифференциале, особенно если боль имеет плевритный характер.Плевритная боль в груди присутствует у 39-49% больных пневмонией. 26 Сопутствующие симптомы включают кашель, жар, слабость и утомляемость. Физический осмотр может выявить снижение или ненормальные звуки дыхания в правой нижней части легкого, тахипноэ, лихорадку или низкий уровень SpO2. Рентген грудной клетки должен выявить инфильтрат или уплотнение в правой нижней доле. Анализ крови показан только при подозрении на сепсис или тяжелое заболевание. Распоряжение и лечение антибиотиками зависят от тяжести инфекции и предполагаемого возбудителя.Существует множество шкал стратификации риска, которые могут помочь в принятии клинических решений, включая CURB-65 и индекс тяжести пневмонии.
АппендицитК сожалению, не все случаи аппендицита присутствуют в учебной моде. Подпеченочный отросток — это редкий анатомический вариант, встречающийся у 0,08% пациентов с аппендицитом. 27 Воспаление подпеченочного отростка не имеет классической картины и остается диагностической проблемой. Диагностика требует высокого уровня подозрительности.Если вы не учитываете это, вы не можете диагностировать это.
Дивертикулит правостороннийДивертикулы — это небольшие грыжи через слизистые и подслизистые слои стенки толстой кишки. Их присутствие увеличивается с возрастом: одно исследование показало, что 70% людей страдают дивертикулезом к 85 годам, 30% к 60 годам и 5% к 40 годам. 28 В основном они расположены вдоль нисходящей и сигмовидная кишка; однако правосторонний дивертикулез встречается у 2-5% населения. 29 Дивертикулит возникает, когда дивертикулы воспаляются. Осложнения включают абсцесс, перфорацию и образование свищей. Правосторонний дивертикулит следует учитывать при дифференциации пациентов с болью от RUQ и лихорадкой. Они могут жаловаться на изменения в работе кишечника с запором или диареей. Также могут присутствовать тошнота, рвота и анорексия. Физический осмотр может варьироваться от легкой болезненности до пальпации до защиты и ригидности, соответствующих перитониту.Часто присутствует лейкоцитоз. Для стабильных пациентов с известным дивертикулитом и подобными проявлениями в прошлом визуализация не показана. Если у пациента в анамнезе не было дивертикулита или есть опасения по поводу осложнения, связанного с дивертикулитом, необходимо получить диагностическое изображение. КТ брюшной полости / таза с внутривенным и пероральным контрастированием чувствительна на 97% и почти на 100% специфична для дивертикулита. 30 Однако более новая технология с внутривенным контрастированием обеспечивает аналогичную чувствительность и специфичность.Лечение основано на наличии осложнений. Неосложненные пациенты, которые выглядят хорошо, могут лечиться пероральными антибиотиками в амбулаторных условиях с тщательным наблюдением. Пациенты с болезненным состоянием или с сопутствующими медицинскими заболеваниями нуждаются в приеме антибиотиков внутривенно. Пациентам с такими осложнениями, как абсцесс, перфорация или образование свищей, следует проконсультироваться в общей хирургии вместе с приемом и внутривенным введением антибиотиков.
Ишемия брыжейкиИшемия брыжейки — редкое заболевание, встречающееся в 0.1% госпитализаций. 31 Это диагностическая проблема, поскольку она имитирует другую патологию и требует высокого уровня подозрительности со стороны поставщиков. К сожалению, даже при быстрой диагностике смертность от него составляет 60-80%. 32 Это происходит из-за недостаточного кровоснабжения тонкой или правой толстой кишки и редко поражает левую часть толстой кишки, вторично по отношению к усиленному коллатеральному кровотоку. Причины брыжеечной ишемии включают окклюзию верхней брыжеечной артерии (SMA) тромбом или эмболом, тромб брыжеечной вены или состояние низкого кровотока через SMA, вторичное по отношению к вазоспазму.
Представление часто зависит от причины ишемии. Боль часто плохо локализована и возникает остро при окклюзии СМА. Для тромба брыжеечных вен появление симптомов может быть более постепенным и прогрессировать в течение нескольких дней до того, как пациент обратится за медицинской помощью. Многие из этих пациентов в анамнезе уже имели эмболию или тромботический случай. Неокклюзионная мезентериальная ишемия обычно обнаруживается у пациентов, которые уже находятся в критическом состоянии вследствие состояния низкого кровотока через СМА (например, сепсиса).Пациенты часто испытывают боль, непропорциональную осмотру. Хотя пациент может корчиться от боли, его живот часто мягкий при пальпации. Перитонит не проявляется до тех пор, пока ишемия не перерастет в инфаркт. Первоначальная лабораторная работа в отделении неотложной помощи очень неспецифична. Молочная кислота играет ключевую роль в исследовании, поскольку чувствительность приближается к 100%, хотя она может быть нормальной в течение первых нескольких часов. 33 КТ-ангиография является предпочтительным методом визуализации в отделении неотложной помощи.
Лечение направлено на восстановление брыжеечного кровотока, предотвращение дальнейшего тромбообразования и предотвращение спазма сосудов.Пациентам необходимо стабилизировать гемодинамику и начать лечение антибиотиками широкого спектра действия. Следует проконсультироваться с общей или сосудистой хирургией. Независимо от причины ишемического события, пациентам с инфарктом кишечника или перфорацией требуется экстренная лапаротомия.
Острый тромбоз воротной веныТромбоз воротной вены (ПВТ) — это развитие тромба в воротной вене, включая правую и левую внутрипеченочные ветви. Тромб может распространяться даже на верхнюю брыжеечную вену или селезеночную вену.PVT обычно вызывается наследственными или приобретенными состояниями гиперкоагуляции (например, истинная полицитемия, лейденская мутация фактора 5, гепатоцеллюлярная СА). Другие причины включают застой в печени из-за цирроза и инфекции. PVT может проявляться остро или хронически с осложнениями. Острый ПВТ обычно проявляется сильной болью в животе, вызванной RUQ, тошнотой и / или лихорадкой. При осмотре могут присутствовать асцит, гепатомегалия или спленомегалия. Ферменты печени обычно нормальны или минимально повышены, если нет основного заболевания печени.Визуализация первой линии — УЗИ с дуплексным допплером. Нет кровотока через воротную вену в ПВТ. КТ с внутривенным контрастированием и МРТ / МРА могут помочь в диагностике. Ранняя диагностика и лечение являются ключом к предотвращению распространения тромба и таких осложнений, как ишемия кишечника. Варианты лечения включают антикоагулянтную терапию, тромболизис и тромбэктомию. Систематический обзор 2011 года показал, что ранняя антикоагуляция привела к полной реканализации воротной вены у 38,3% пациентов. 34 Было обнаружено, что тромболизис связан со значительными осложнениями почти у 60% пациентов. 34 Также важно лечить основную этиологию, ответственную за образование тромба.
Синдром Фитц-Хью-КертисаПеригепатит, также известный как синдром Фитц-Хью-Кертиса, представляет собой воспаление капсулы печени и поверхности брюшины RUQ, которое возникает как осложнение воспалительного заболевания органов малого таза (PID). Это происходит примерно у 4% пациентов с ВЗОМТ от легкой до умеренной степени. 36 Пациенты обычно жалуются на боль RUQ, часто с плевритным компонентом. Их боль в RUQ может отвлекать от диагноза ВЗОМТ, поэтому важен подробный сексуальный анамнез. Физикальный осмотр может выявить болезненность RUQ, желтуху и / или лихорадку в дополнение к результатам осмотра органов малого таза, согласующимся с ВЗОМТ. Гонорея и хламидиоз — наиболее частая причина; однако инфекция может быть полимикробной с аэробной и анаэробной вагинальной флорой. Обследование должно включать тестирование на гонорею и хламидиоз, а также на другие ЗППП (т.е. сифилис, трихомонады, ВИЧ) и беременность. LFT обычно нормальны. Диагноз ставится на основании анамнеза и результатов клинического обследования. Визуализация не показана, если диагноз не ставится под сомнение. Если у пациента асимметричные результаты тазового осмотра, необходимо провести УЗИ органов малого таза, чтобы исключить тубо-яичниковый абсцесс. Лечение синдрома Фитц-Хью-Кертиса направлено на лечение основной инфекции антибиотиками. Пациенты с легкой формой заболевания и адекватным последующим наблюдением могут лечиться пероральными антибиотиками в амбулаторных условиях.Пациенты с более тяжелым течением заболевания, неадекватным последующим наблюдением или сомнительным соблюдением режима лечения должны быть госпитализированы для лечения антибиотиками внутривенно или перорально.
AAAАневризмы брюшной аорты (ААА) могут проявляться по-разному. Классическая триада: боль в животе / спине, пульсирующая масса живота и гипотензия присутствует только у 1/3 пациентов. 37 Пациенты могут жаловаться на боль в боку, спину или боль в животе. Это может быть связано с тошнотой и рвотой, из-за чего ААА легко не заметить при диагностике.Факторами риска AAA являются возраст> 60 лет, мужской пол, гипертония в анамнезе и курение в анамнезе. Также важно учитывать этот диагноз у пациентов с заболеванием соединительной ткани. Физический осмотр может выявить, а может и не выявить пульсирующую массу. Чувствительность увеличивается вместе с размером аневризмы. При пальпации чувствительность 29% при диаметре аорты 3,0–3,9 см, 50% при диаметре аорты 4–4,9 см и 76% при диаметре аорты > 5 см. 37 Пациенты с AAA могут иметь шок с тахикардией и гипотонией или иметь стабильные жизненно важные функции, особенно если имеется забрюшинная гематома.Экхимоз бока при осмотре — признак забрюшинного кровоизлияния.
Ультразвук — идеальный инструмент для скрининга AAA, так как его можно проводить у постели больного с чувствительностью 90%. 38 Аорта <3 см в диаметре исключает этот диагноз. УЗИ также позволяет оценить жидкость в брюшной полости, но ограниченный доступ для забрюшинного кровоизлияния. Это также может быть ограничено кишечными газами и ожирением. КТ с внутривенным контрастированием позволяет лучше визуализировать аневризму; однако это может быть выполнено только у стабильных пациентов.Пациентам с AAA требуется неотложная хирургическая консультация. Не откладывайте консультацию по поводу визуализации. Возникает симптоматическая аневризма любого размера. Целью лечения ЭД является стабилизация состояния до операции. Введите и сравните несколько единиц крови и рассмотрите протокол массового переливания. Если у пациента гипотензия, переливайте до целевого систолического артериального давления 90 до окончательного лечения или хирургической коррекции.
Легочная эмболЛегочная эмболия (ПЭ) в базилярном сегменте правого легкого может указывать на боль в правом плече, имитирующую желчную колику.Важно включить этот диагноз в дифференциал при оценке пациента на предмет боли RUQ. Учитывайте факторы риска тромбоэмболии у пациента (т.е. состояние гиперкоагуляции, иммобилизация, недавняя операция, беременность, использование оральных контрацептивов, злокачественные новообразования). Физический осмотр может выявить тахикардию, тахипноэ, снижение SpO2 и даже лихорадку. Обязательно проверьте обе нижние конечности на предмет отека, припухлости или несоответствия в размерах. Обследование на ПЭ начинается с определения, относится ли пациент к группе высокого или низкого риска.Существует несколько алгоритмов, которые следуют этому решению, и их следует использовать при разработке RUQ, если есть какие-либо подозрения на PE.
ПиелонефритПиелонефрит — это инфекция верхних мочевыводящих путей, проявляющаяся болью в боку и / или болезненностью реберно-позвоночного угла. Сопутствующие симптомы могут включать жар, озноб, тошноту и рвоту. Правосторонний пиелонефрит может проявляться аналогично желчной колике, особенно если пациент плохо знает историю болезни или испытывает трудности с локализацией боли.Пациенты могут поддерживать или не поддерживать симптомы мочеиспускания. Если есть какие-либо опасения по поводу пиелонефрита, в обследование следует включить анализ мочи. Визуализация не показана здоровым пациентам женского пола с острым пиелонефритом. Визуализация должна быть рассмотрена у мужчин, пожилых людей, диабетиков, неврологических заболеваний в анамнезе, структурных аномалий мочевыделительной системы и тех, кто страдает острыми заболеваниями. Ультразвук почек может показать признаки обструкции (например, гидронефроз, гидроуретер) или паренхиматозных нарушений, таких как абсцесс.КТ следует выполнить, если есть опасения по поводу камня мочеточника или эмфизематозного пиелонефрита. Стабильные пациенты, которые способны переносить пероральный прием и проходят адекватное наблюдение, могут быть выписаны с пероральным приемом антибиотиков на 10–14 дней. Фторхинолоны — это препараты первой линии; однако при выборе антибиотика учитывайте вашу местную резистентность к антибиотикам. Пациенты с нестабильным состоянием, беременными, с ослабленным иммунитетом, непереносимостью перорального перорального введения, с аномалиями мочевыводящих путей, инфицированными мочевыми камнями или имеющими значительные сопутствующие заболевания должны быть госпитализированы для внутривенного введения антибиотиков.
Take Home Points— Трудно отличить холелитиаз от острого холецистита только по анамнезу и только по физическим данным. Используйте УЗИ !
— Вспомните УЗИ, показывающее желчных камня с положительным «сонографическим» признаком Мерфи. часто бывает достаточно, чтобы поставить диагноз острого холецистита.
— Чем старше пациент, тем шире дифференциал . КТ может быть более полезной для некоторых пациентов.
-Не забудьте липазу !
— Бойтесь лихорадки ! Рассмотрим острый холецистит или холангит, но не забывайте об внутрибрюшном абсцессе или правосторонней пневмонии.
Ссылки / Дополнительная литература
- Everhart JE, Khare M, Hill M, Maurer KR: Распространенность и этнические различия в заболеваниях желчного пузыря в Соединенных Штатах. Гастроэнтерология 117: 632, 1999.
- Portincasa P, Moschetta A, Palasciano G: Холестериновая желчнокаменная болезнь. Ланцет 368: 230, 2006.
- Ояма Л. Скорой помощи Розена . 8-е изд. Эльзевир; 2014: Глава 90 Заболевания печени и желчевыводящих путей.
- https://commons.wikimedia.org/wiki/File:Gallstones.PNG
- Тинтиналли Дж., Стапчински Дж., Ма О., Клайн Д., Йили Д., Меклер Г. Тинтиналли, служба неотложной помощи . 8-е изд. [Нью-Йорк]: McGraw-Hill Education; 2016: Глава 71: Острая боль в животе.
- van Geloven AA, Biesheuvel TH, Luise JS et al.: Госпитализация пациентов старше 80 лет с острыми заболеваниями органов брюшной полости. Eur J Surg 166: 866, 2000.
- Троубридж Р.Л., Рутковски Н.К., Шояния К.Г.: У этого пациента острый холецистит? JAMA 289: 80, 2003
- Kiewiet JJS, Leeuwenburgh MMN, Bipat S, Bossuyt PMM et al .: систематический обзор и метаанализ диагностической эффективности визуализации при остром холецистите. Радиология 264: 708, 2012.
- Ralls PW, Colletti PM, Lapin SA и др.: Сонография в реальном времени при подозрении на острый холецистит. Проспективная оценка первичных и вторичных признаков. Радиология 155: 767, 1985.
- https://commons.wikimedia.org/wiki/File:Ultrasound_Scan_ND_0112101745_1032460.png
- Wada K, Takada T, Kawarada Y et al .: Диагностические критерии и оценка тяжести острого холангита: Токийские руководящие принципы. J Хирургия гепатобилиарной поджелудочной железы 14: 52, 2007.
- Сингх В.К., Боллен Т.Л., Ву БУ и др.: Оценка степени тяжести интерстициального панкреатита. Клинический гастроэнтерол Hepatol 9: 1098, 2011.
- Петров М.С., Шанбхаг С., Чакраборти М., Филипс А.Р., Виндзор Дж.А.: Органная недостаточность и инфекция панкреонекроза как детерминанты смертности у пациентов с острым панкреатитом. Гастроэнтерология 139: 813, 2010.
- Moolla Z, Anderson F, Thomson SR: Использование амилазы и аланинтрансаминазы для прогнозирования острого желчнокаменного панкреатита у населения с высокой распространенностью ВИЧ. World J Surg 37: 156, 2013.
- Валл I., Бадалов Н., Барадарян Р., Исвара К., Ли Дж. Дж., Теннер С. Снижение заболеваемости и смертности у пациентов с острым панкреатитом, связанное с агрессивной внутривенной гидратацией. Поджелудочная железа 40: 547, 2011.
- Tenner S, Baillie J, DeWitt J, Vege S. Руководство Американского колледжа гастроэнтерологии: ведение острого панкреатита. Американский журнал гастроэнтерологии . 2013; 108 (9): 1400-1415. DOI: 10.1038 / ajg.2013.218.
- Рекомендации IAP / APA по лечению острого панкреатита, основанные на фактических данных. Панкреатология . 2013; 13 (4): e1-e15. DOI: 10.1016 / j.pan.2013.07.063.
- Peery AF, Dellon ES, Lund J: Бремя желудочно-кишечных заболеваний в Соединенных Штатах: обновление 2012 года. Гастроэнтерология 143: 1179, 2012.
- Талукдар Р., Клеменс М., Веге С.С.: Умеренно тяжелый острый панкреатит: проспективное подтверждение этой новой подгруппы острого панкреатита. Поджелудочная железа 41: 306, 2012.
- Mofidi R, Duff MD, Wigmore SJ, Madhavan KK, Garden OJ, Parks RW: Связь между ранней системной воспалительной реакцией, тяжестью полиорганной дисфункции и смертью при остром панкреатите. Br J Surg 93: 738, 2006.
- Папахристоу Г.И., Муддана В., Ядав Д. и др.: Сравнение показателей BISAP, Ranson’s, APACHE-II и CTSI в прогнозировании органной недостаточности, осложнений и смертности при остром панкреатите. Am J Gastroenterol 105: 435, 2010.
- Lederman ER и Crum NF. Пиогенный абсцесс печени с акцентом на Klebsiella pneumoniae в качестве основного возбудителя: развивающееся заболевание с уникальными клиническими характеристиками. Am J Gastroenterol 2005; 100: стр. 322-331.
- https://commons.wikimedia.org/wiki/File:Leberabszess_-_CT_axial_PV.jpg
- Фурукава А., Сакода М., Ямасаки М. и др. Перфорация желудочно-кишечного тракта: КТ-диагностика наличия, локализации и причины. Абдоминальная визуализация . 2005; 30 (5): 524-534. DOI: 10.1007 / s00261-004-0289-х. https://commons.wikimedia.org/wiki/File:FreeairXray.png
- https://commons.wikimedia.org/wiki/File:FreeairXray.png
- Fine MJ, Stone RA, Singer DE, et al.Процессы и результаты оказания помощи пациентам с внебольничной пневмонией: результаты когортного исследования группы исследования исходов у пациентов с пневмонией (PORT). Arch Intern Med 159: 970, 1999.
- Паланивелу С., Рангараджан М., Джон С.Дж. и др. Лапароскопическая аппендэктомия при аппендиците в необычных ситуациях: преимущества индивидуального подхода. Singapore Med J 2007; 2013: 737–40.
- Hughes LE: Патологоанатомическое исследование дивертикулярной болезни толстой кишки. Гут 10: 336, 1969.
- Miura S, Kodaira S, Shatari T. и др .: Последние тенденции дивертикулеза правой толстой кишки в Японии: ретроспективный обзор в региональной больнице. Dis Colon Rectum 43: 1383, 2000.
- Джейкобс Д.О .: Дивертикулит. N Engl J Med 357: 2057, 2007.
- Klein HM, Lensing R, Klosterhalfen B, Töns C и Günther RW: Диагностическая визуализация инфаркта брыжейки. Радиология 1995; 197: стр. 79-82.
- Oldenburg WA, Lau LL, Rodenberg TJ, Edmonds HJ и Burger CD: Острая брыжеечная ишемия: клинический обзор.Arch Intern Med 2004; 164: стр. 1054-1062
- Lange H и Jäckel R: Полезность концентрации лактата в плазме при диагностике острых заболеваний брюшной полости. Eur J Surg 1994; 160: стр. 381-384
- TC, Гарсеа Г., Меткалф М. и др.: Управление острым нецирротическим и доброкачественным тромбозом воротной вены: систематический обзор. World J Surg 2011; 35: стр. 2510-2520
- https://commons.wikimedia.org/wiki/File:Kavernoese_Transformation_nach_Pfortaderthrombose_001.png
- Risser WL, Risser JM, Benjamins LH, et al .: Заболеваемость синдромом Фитц-Хью Кертиса у подростков с воспалительными заболеваниями органов малого таза. J Pediatr Adolesc Gynecol 20: 179, 2007.
- Ледерле Ф.А., Симел Д.Л.: Рациональное клиническое обследование. Есть ли у этого пациента аневризма брюшной аорты? JAMA 281: 77, 1999.
- Краткий справочник критериев ультразвуковой визуализации для неотложной помощи. Ann Emerg Med 48: 487, 2006
- https://commons.wikimedia.org / wiki / Файл: 6.5cmAAAwith4cmlumen.png
Представление и лечение острых заболеваний желчевыводящих путей в отделении неотложной помощи — Оптимизация оценки и лечения холелитиаза и холецистита | 2002-08-12
Презентация и лечение острых заболеваний желчевыводящих путей при неотложной помощи Отделение оптимизации оценки и лечения холелитиаза и холециститаАвторы: Ральф Дж.Ривьелло, доктор медицины , , FACEP , доцент кафедры Неотложная медицина, Университет Томаса Джефферсона, Филадельфия, Пенсильвания; Уильям Дж. Брэди, доктор медицины, FACEP, FAAEM , доцент, заместитель председателя, и директор программы ординатуры Департамента неотложной медицины; Доцент кафедры внутренней медицины, Система здравоохранения Университета Вирджинии, Шарлоттсвилл, Вирджиния.
Рецензенты: Альберт Вейль, доктор медицинских наук, FACEP , директор программы по чрезвычайным ситуациям Ординатура, доцент кафедры медицины и хирургии Неотложная медицина, отделение хирургии, Школа Йельского университета Медицина, Нью-Хейвен, Коннектикут; Оливер В.Hayes, DO, FACEP , юрист Профессор неотложной медицины отделения неотложной медицины, Университет штата Мичиган, Ист-Лансинг, штат Мичиган.
Каждый год в Соединенных Штатах возникает один миллион новых случаев желчных камней или желчных камней, что приводит к 500 000 операций ежегодно. По оценкам, 10-15% американцев (то есть 16-20 миллионов человек) имеют камни в желчном пузыре — по крайней мере, 20% женщин и 8% мужчин старше 40 лет в Соединенных Штатах, согласно серии вскрытий. 1-5 Желчные камни, которые раньше считались редкостью в педиатрической популяции, теперь клинически распознаются чаще и обычно связаны с хронической гемолитической болезнью и структурными желудочно-кишечными или гепатобилиарными расстройствами. 6-8 У большинства пациентов (50-80%) камни в желчном пузыре протекают бессимптомно; у меньшинства пациентов с камнями в желчном пузыре с течением времени развиваются симптомы или осложнения (например, острый холецистит). Сообщается, что среди пациентов с бессимптомными камнями частота впервые возникшей боли в желчных путях составляет 10% в пять лет, 15% в 10 лет и 18% в 15-20 лет. Первоначальная жалоба у 90% этих пациентов связана с болью в желчных путях, а не с желчными осложнениями. 4,5 Таким образом, выжидательная тактика с тщательным наблюдением в настоящее время является предпочтительным подходом к бессимптомным пациентам.Пациентов с бессимптомными камнями следует оставить в покое, и, за исключением пациентов с высоким риском карциномы желчного пузыря, профилактическая холецистэктомия в настоящее время не рекомендуется. С учетом этих соображений в этом выпуске обсуждается оценка и лечение для оптимизации ведения пациентов с острыми заболеваниями желчевыводящих путей.
(В этой статье обсуждается устройство для лечения желчнокаменной болезни, которое не было одобрено для использования Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США.) — Редактор
Введение
Неотложное состояние возникает, когда камни в желчном пузыре приводят к обструкции желчного пузыря и желчных протоков, что приводит к панкреатиту, холангиту, симптоматической желчнокаменной болезни (желчной колике) и холециститу. Из этих четырех состояний врач неотложной помощи чаще всего сталкивается с острым холециститом (на который приходится 20% процедур, связанных с камнями в желчном пузыре) и симптоматическим желчекаменным заболеванием. Хотя оба синдрома могут приводить к инвалидности, острый холецистит также представляет угрозу для жизни, особенно для пожилых пациентов со значительной сопутствующей патологией. 1
Патофизиология
Камни в желчном пузыре представляют собой кристаллические структуры, образованные как из нормальных, так и из патологических компонентов желчи. Желчь представляет собой пигментированную изотоническую жидкость, состоящую из воды (80%), желчных кислот (10%), лецитина и других фосфолипидов (4-5%), холестерина (1%), конъюгированного билирубина, электролитов, слизи, различных белков и лекарства. Желчь вырабатывается и секретируется из гепатоцитов перед транспортировкой через канальцы, пластинки и желчные протоки в желчный пузырь для хранения.Желчь необходима для всасывания жиров и жирорастворимых питательных веществ из тонкого кишечника. Во время голодания примерно 50% желчи поступает непосредственно в двенадцатиперстную кишку, а другая половина хранится в желчном пузыре. Находясь в желчном пузыре, желчь концентрируется и подкисляется. Желчные протоки становятся все больше и в конечном итоге сливаются, образуя правый и левый печеночные протоки, которые объединяются, образуя общий печеночный проток. Общий печеночный проток и пузырный проток от желчного пузыря объединяются, образуя общий желчный проток, который затем впадает в двенадцатиперстную кишку через ампулу Фатера.Непосредственно перед попаданием в двенадцатиперстную кишку проток поджелудочной железы часто сливается с общим желчным протоком. Холецистокинин, желудочно-кишечный гормон, секретируемый клетками слизистой оболочки тонкого кишечника, когда жиры и аминокислоты попадают в двенадцатиперстную кишку, является основным стимулом для выделения желчи. Холецистокинин вызывает динамическое сокращение желчного пузыря, расслабление сфинктера Одди, увеличение выработки печеночной желчи и, наконец, выброс желчи в двенадцатиперстную кишку для пищеварения. Энтерогепатическая циркуляция позволяет сохранить примерно 95% желчи.
Основная причина нарушений желчевыводящих путей связана с образованием камней в желчном пузыре. Семьдесят процентов желчных камней — это холестериновые камни, состоящие более чем на 70% из моногидрата холестерина. Такие камни обнаруживаются в желчном пузыре, пузырном протоке, внутрипеченочных протоках и общем желчном протоке. 3,9 Поскольку содержание кальция в холестериновых камнях намного ниже, чем в пигментных камнях (см. Ниже), холестериновые камни являются рентгенопрозрачными. Сложная серия этапов, приводящих к образованию таких камней, включает перенасыщение желчи холестерином, образование кристаллов моногидрата с агрегацией в последовательно более крупные структуры и задержку опорожнения желчного пузыря с застоем желчи.Факторы риска, связанные с комплексным образованием холестериновых камней, включают пожилой возраст, женский пол, беременность, половую принадлежность, ожирение, глубокую потерю веса, длительное голодание, муковисцидоз, синдромы кишечной мальабсорбции, полное парентеральное питание, гипертриглицеридемию, заболевания подвздошной кишки (например, , Crohn’s), сильное повреждение спинного мозга, различные лекарства (особенно оральные контрацептивы, октреотид, эстрогены, прогестагены, цефтриаксон и клофибрат) и семейная предрасположенность.Как показывает пример индейского племени пима, также необходимо учитывать этническое происхождение. Это племя на юго-западе Соединенных Штатов имеет самый высокий задокументированный уровень образования камней в желчном пузыре; до 75% женщин старше 25 лет страдают желчекаменной болезнью. У пятидесяти процентов людей в скандинавском населении камни развиваются к 50 годам.
Двадцать процентов желчных камней классифицируются как пигментные камни, встречающиеся как в черном, так и в коричневом цвете. Оба типа являются результатом аномальной растворимости неконъюгированного билирубина в сочетании с осаждением солей кальция.Дополнительные риски развития пигментных камней связаны с азиатским происхождением, хронической инфекцией желчевыводящих путей, паразитарной инфекцией (например, Ascaris lumbricoides ), хроническим заболеванием печени (особенно связанным с алкоголем) и хроническим внутрисосудистым гемолизом (например, серповидноклеточной анемией). , наследственный сфероцитоз). Пациенты с запущенным заболеванием печени, панкреатитом и гемолитическими расстройствами обычно проявляются черными камнями, тогда как коричневые камни обычно наблюдаются у пациентов азиатского происхождения, как правило, в результате паразитарных или бактериальных (т.е. кишечные возбудители) инфекции. Анатомическое распределение коричневых пигментных камней сходно с анатомическим распределением холестериновых желчных камней, тогда как черные камни встречаются исключительно в желчном пузыре. 3,9 Десять процентов желчных камней относятся к смешанному типу, который представляет собой наименее распространенный тип.
Симптоматический холелитиаз развивается при миграции камня либо в кистозный, либо в общий желчный проток, где он в конечном итоге застревает. Последующая закупорка приводит к увеличению внутрипросветного давления и расширению полых внутренних органов, что приводит к боли, тошноте и рвоте.Такая непроходимость может быть устранена сильными повторяющимися сокращениями всей желчевыводящей системы.
Однако может развиться острый холецистит, если непроходимость — особенно пузырного протока или инфундибулума желчного пузыря — сохраняется. Острый холецистит возникает в результате воспалительного процесса, который может прогрессировать до гангрены стенки желчного пузыря с перфорацией или без нее. 3 Этот воспалительный ответ вызывается сочетанием химических, инфекционных и механических факторов.Последние вызывают повышение внутрипросветного давления и расширение внутренних органов, что приводит к висцеральной ишемии. Высвобождение различных медиаторов (например, лизолецитина, фосфолипазы А и простагландинов) вызывает химическое воспаление и приводит к прямому повреждению слизистой оболочки. Воспалительный ответ может быть осложнен бактериальными агентами, включая Enterobacteriaceae (70%, в частности, видов Escherichia coli и Klebsiella ), энтерококки (15%), бактероиды (10%), видов Clostridium (10%), группа D Streptococcus и Staphylococcus видов. 10 (См. Таблицу 1.) Предикторы бактерий включают температуру выше 37,3 ° C, уровень билирубина в сыворотке выше 8,6 мкмоль / л и количество лейкоцитов выше 14,1 ´ 10 9 / л. 11 Степень влияния бактериальных патогенов варьирует и встречается у 35-65% пациентов с острым холециститом. 11
Клиническая презентация
Типичным пациентом, поступающим в отделение неотложной помощи (ED) с симптомами заболевания желчевыводящих путей, является женщина с ожирением в возрасте от 20 до 40 лет.Пациенты с камнями в желчном пузыре обращаются за помощью одним из нескольких способов. Пациенты с желчной коликой, наиболее частым проявлением желчнокаменной болезни, жалуются на повторяющиеся эпизоды рвоты и болей в животе. У пациентов с острым холециститом или холангитом может наблюдаться боль в правом подреберье, уменьшение объема и системная токсичность. Камни в желчном пузыре также могут вызывать острый панкреатит, проявляющийся болью в эпигастрии с иррадиацией в спину с сопутствующей рвотой и анорексией. У бессимптомных пациентов, проходящих медицинское обследование, камни в желчном пузыре могут быть случайно обнаружены с помощью ультразвукового исследования или простой пленочной рентгенографии.
Желчная колика отличается болью в животе (в эпигастрии или правом подреберье) с облучением правого заднего плеча и связанной с тошнотой и рвотой. Пациенты могут ссылаться на аналогичные эпизоды в анамнезе с увеличением интенсивности и частоты обострений, отмеченных в недавнем прошлом. Боль связана с приемом пищи, жирной пищей или обильным приемом пищи после периода голодания. Эта боль начинается довольно внезапно — примерно через 30-60 минут после приема пищи — и варьируется от легкой до сильной, продолжительностью 1-6 часов.В отличие от периодической боли, предполагаемой названием «колики», боль, связанная с желчными камнями, чаще всего бывает постоянной. Он может прекращаться быстро или постепенно, и пациенты могут отмечать легкую боль или болезненность в животе после разрешения приступа в течение 1-2 дней. Наличие в анамнезе лихорадки или озноба предполагает наличие холецистита, холангита или панкреатита. При физикальном осмотре может быть выявлена легкая болезненность правого подреберьера без признаков раздражения брюшины, а также уменьшение объема из-за затяжной рвоты. 4
Боль, связанная с началом острого холецистита, обычно аналогична боли, вызванной желчной коликой; однако боль часто сохраняется дольше обычных шести часов. Пациенты могут иметь в анамнезе похожие приступы или задокументированные камни в желчном пузыре. Часто бывает жар и / или озноб в анамнезе, а также сопутствующая анорексия, тошнота и рвота. По мере прогрессирования воспалительного процесса боль пациента меняется по характеру и локализации с висцеральной (тупая и плохо локализованная в середине верхней части живота) на теменную (острая и локализованная в правом верхнем квадранте).Обнаружено, что пациент находится в состоянии дистресса от умеренного до тяжелого с признаками системной токсичности, включая повышение температуры, тахикардию и уменьшение объема. Признаки локального раздражения брюшины, вздутие живота и гипоактивные звуки кишечника иногда сопровождают болезненность в правом верхнем квадранте живота. Желтуха, обычно отсутствующая, может отмечаться в случаях хронического внутрисосудистого гемолиза или у пациентов с длительной непроходимостью желчевыводящих путей с поздним началом воспаления. 4 Генерализованный перитонит с ригидностью возникает редко и при обнаружении предполагает перфорацию.Может отмечаться симптом Мерфи (то есть повышенная болезненность при пальпации подреберья на вдохе). Если присутствуют камни в желчном пузыре, сонографический признак Мерфи (очаговая болезненность желчного пузыря, вызванная ультразвуковым датчиком) имеет положительную прогностическую ценность более 95% для острого холецистита. (см. Таблицу 2.)
Течение бескаменного холецистита, которое встречается у 5-10% больных острым холециститом, имеет тенденцию быть более быстрым и злокачественным.Часто пациенты пожилого возраста и страдают сахарным диабетом. 12 Другие факторы риска включают множественные травмы, обширные ожоговые травмы, продолжительные роды, серьезное хирургическое вмешательство, системные васкулиты, перекрут желчного пузыря и паразитарные или бактериальные инфекции желчных путей. Часто бескаменный холецистит возникает как осложнение одного из этих факторов, и пациенты при первичном обращении тяжело больны. 4,13,14 При отсутствии таких состояний пациенты с калькулезным холециститом неотличимы от пациентов с калькулезным холециститом.
Диагностика
Общий анализ крови часто выявляет лейкоцитоз с преобладанием полиморфно-ядерных форм. Однако возможность холецистита не исключается нормальным количеством лейкоцитов. Необходимо получить дополнительные лабораторные исследования сыворотки и мочи; Обнаруженные результаты будут аналогичны тем, которые обсуждались при желчной колике. Ультрасонография выявляет камни в желчном пузыре в подавляющем большинстве случаев, но может не подтвердить диагноз острого холецистита.Однако наличие камней вместе с утолщенной стенкой желчного пузыря, вздутие самого желчного пузыря, перихолецистическая жидкость и положительный сонографический признак Мерфи имеют положительную прогностическую ценность более 90% для диагностики острого холецистита. И наоборот, отсутствие камней и нормальный желчный пузырь на УЗИ делают диагноз холецистита маловероятным. 17-20,23
Камни в желчном пузыре могут быть обнаружены как при УЗИ, так и при оральной холецистографии.Оральная холецистография остается полезным дополнительным исследованием у пациентов с подозрением на желчную колику с нормальной или двусмысленной сонограммой 16 ; тем не менее, ультразвуковое исследование стало методом выбора для диагностики желчных камней и связанной с ними обструкции желчных путей. Ультрасонография желчного пузыря выполняется быстро, без подготовки пациента, и очень точно определяет камни с чувствительностью 95% для обнаружения камней размером более 2 мм и более 95% при обнаружении камней с акустической затенением.Количество ложноотрицательных и ложноположительных результатов ультразвуковой диагностики камней в желчном пузыре составляет 2-4% в большинстве крупных медицинских центров. Кроме того, ультразвуковое исследование позволяет оценить окружающие ткани. 17-20 Врачи скорой помощи сами проводят ограниченное ультразвуковое исследование правого верхнего квадранта во многих отделениях неотложной помощи. Недавние исследования показали, что эта практика может обеспечить точную и быструю диагностику заболеваний желчевыводящих путей. 21,22 Кендалл сообщил о чувствительности 96% и специфичности 88% для сонограмм, выполненных врачами скорой помощи.Кроме того, сонографический признак Мерфи присутствовал при осмотрах врача неотложной помощи (чувствительность 75%) чаще, чем при радиологических обследованиях (чувствительность 45%). Снижение точности врачей неотложной помощи в определении перихоле-кистозной жидкости, толщины стенок, воздуха в желчном пузыре и дилатации протоков не привело к каким-либо неблагоприятным исходам. Сокращение продолжительности пребывания в отделении неотложной помощи с 223 минут до 180 минут было главным преимуществом ультразвукового исследования врача неотложной помощи. 21
Радионуклидная холесцинтиграфия с использованием аналогов Tc-иминодиуксусной кислоты (например,g., сканирование гепато-иминодиуксусной кислоты [HIDA] и DISIDA) с чувствительностью, приближающейся к 100%, и специфичностью 90%, остается исследованием выбора для диагностики острого холецистита. 16-18 Внутривенно введенный радионуклид, абсорбируемый гепатоцитами и секретируемый в желчные пути, четко очерчивает желчный пузырь и пузырный проток у здорового пациента в течение одного часа. Неспособность продемонстрировать желчный пузырь в течение этого периода времени соответствует обструкции пузырного протока и диагнозу острого холецистита.Использование HIDA-сканирования возможно у пациентов с уровнем билирубина в сыворотке менее 5-7 мг / дл; сканирование DISIDA более точное, если уровни билирубина в сыворотке выше этого диапазона. Выбор методов визуализации для оценки пациентов с острым холециститом остается спорным; к счастью, оба исследования очень точны. Разумным подходом для врача неотложной помощи является первичное ультразвуковое исследование с последующим при необходимости сцинтиграфическим исследованием. 23 (см. Таблицу 3.)
У пациентов с желчной коликой могут быть проведены дальнейшие исследования для исключения других причин боли в верхней части живота с тошнотой и подтверждения диагноза.Поскольку большинство камней представляют собой холестерин и, следовательно, рентгенопрозрачные, простые рентгенограммы брюшной полости выявляют камни в желчном пузыре только в 10-20% случаев. С другой стороны, пигментные и смешанные камни будут рентгеноконтрастными, если они содержат не менее 4% кальция по весу. Снимки брюшной полости более полезны для исключения других причин боли. Правую нижнедолевую пневмонию и плевральный выпот, которые нередко встречаются у пациентов с панкреатитом, следует исключить путем тщательного изучения рентгенограммы грудной клетки.Электрокардиограмма в 12 отведениях обязательна для исключения инфаркта или ишемии миокарда.
У пациентов с симптоматической желчекаменной болезнью лабораторные исследования чаще всего нормальны и не особенно полезны при оценке ЭД. 15 У пациентов с пигментными камнями гемограмма может выявить хроническую анемию с признаками гемолиза или без них. Количество лейкоцитов обычно находится в пределах нормы, а уровни билирубина и щелочной фосфатазы в сыворотке могут быть нормальными или минимально повышенными.Аминотрансферазы сыворотки чаще всего в норме; однако уровень билирубина в сыворотке будет повышен в случае гемолиза. Исследования сыворотки, оценивающие амилазу и липазу поджелудочной железы, проводятся для исключения атипичного панкреатита или сопутствующего желчнокаменного панкреатита. Необходимо исключить другие причины болей в животе, исследуя мочу и ее осадок. Необходимо получить анализ сыворотки или мочи на беременность, чтобы исключить акушерские причины боли в животе; Кроме того, отрицательный тест на беременность позволяет врачу скорой помощи безопасно продолжить радиологические исследования, если это показано.
Диагностический подход более сложен у пациентов с бескаменным холециститом, что требует высокой степени подозрения врача на этот синдром. Ультразвук и компьютерная томография (КТ) покажут большой напряженный статический желчный пузырь без признаков желчных камней. Плохое наполнение желчного пузыря покажут радионуклидные исследования. 4,13,14
Дифференциальная диагностика
Согласно обзору, опубликованному в середине 1970-х годов, примерно одной пятой пациентов, поступивших с острым холециститом, был поставлен неправильный диагноз.Хотя клиническое впечатление имеет большое значение при оценке таких пациентов, результаты этого исследования демонстрируют важность радиологической поддержки диагноза в виде ультразвукового исследования, ядерного сканирования или того и другого. Для пациентов с желчной коликой и острым холециститом дифференциальный диагноз включает гастрит, язвенную болезнь (перфорированную или проникающую), аппендицит, панкреатит, гепатит, абсцесс печени, синдром Фитц-Хью-Кертиса (гонококковый или хламидийный перигепатит), воспалительное заболевание органов малого таза с или без тубо-яичникового абсцесса, ишемии или инфаркта миокарда, пиелонефрита, плеврита и пневмонии правой нижней доли.
Осложнения
Серьезные осложнения, связанные с холециститом, включают эмпиему желчного пузыря и эмфизематозный (гангренозный) холецистит. У пациентов с желчекаменной болезнью могут развиться желчная колика, холецистит, холедохолитиаз, желчнокаменный панкреатит, восходящий холангит, дефицит жидкости и электролитов из-за длительной рвоты и анорексии, а также кровотечение из верхних отделов желудочно-кишечного тракта из-за слез Мэллори-Вейсса.
Пациенты с панкреатитом из-за камней в желчном пузыре очень похожи на пациентов с воспалением поджелудочной железы, вызванным этанолом.Камни в желчном пузыре или алкоголь являются причиной большинства (примерно 70%) случаев острого панкреатита. Камни в желчном пузыре поражаются у 30-70% пациентов с острым панкреатитом, в зависимости от исследуемой популяции. Закупорка ампулы Фатера с забросом желчи в поджелудочную железу приводит к желчнокаменному панкреатиту; У 15-20% всех пациентов с камнями в желчном пузыре панкреатит разовьется в результате образования желчных камней. Пациенты с желчнокаменной болезнью также могут проявлять признаки, соответствующие острому холециститу и острому панкреатиту.Ведение таких пациентов включает внутривенное введение жидкости, назогастральную декомпрессию, анальгетики и парентеральные антибиотики с последующей хирургической операцией.
Срочная билиарная декомпрессия (хирургическая или эндоскопическая) обязательна у пациентов с крайними проявлениями или у пациентов с клиническим ухудшением состояния. Недавние исследования подтверждают рекомендацию эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) со сфинктеротомией для пациентов с тяжелым панкреатитом, продолжающейся желчной коликой, холангитом, механической желтухой, камнями или расширением общего желчного протока, а также ферментами печени, которые быстро не уменьшаются после госпитализации.После разрешения панкреатита рекомендуется плановая холецистэктомия. 9,24,25
Примерно 15% пациентов с камнями в желчном пузыре страдают холедохолитиазом. Обычно камни в общем протоке возникают в желчном пузыре, но они могут возникать и в желчном протоке. Камни достаточно малого размера часто проходят в двенадцатиперстную кишку без боли; однако чаще они остаются в общем протоке. Камни общего протока также считаются сохраненными, если обнаружены в течение двух лет после холецистэктомии, или рецидивирующими, если обнаружены более чем через два года после холецистэктомии.Скорее всего, оставшиеся камни присутствовали во время холецистэктомии. Пациенты с холедохолитиазом проявляют механическую желтуху, боль в желчных протоках, восходящий холангит или панкреатит. Боль во время приступа сравнима с болью при желчной колике, может отмечаться желтуха от легкой до умеренной. Билиарный цирроз может возникнуть в результате длительной непроходимости. Лабораторные данные включают повышенный уровень билирубина и щелочной фосфатазы в сыворотке крови; На прохождение камней в двенадцатиперстную кишку указывает временное повышение уровня трансаминазы или амилазы в сыворотке.
Хотя УЗИ может показать общее расширение протока в 75% случаев и камни желчных протоков в 50%, наиболее точной и полезной процедурой для диагностики и лечения камней желчных протоков является ЭРХПГ. Эндоскопическое ультразвуковое исследование (чувствительность 93-97%; специфичность 97-100%) и магнитно-резонансная холангиопанкреатография (MRCP) (чувствительность 71-100%; специфичность 85%) имеют высокую отрицательную прогностическую ценность и предлагают точные неинвазивные методы. оценки пациентов с подозрением на холедохолитиаз.В конечном счете, эндоскопическая сфинктеротомия и удаление камня с последующей лапароскопической холецистэктомией являются предпочтительным лечением холедохолитиаза. 9
У пациентов с холангитом наблюдаются лихорадка, желтуха, боль в правом подреберье, спутанность сознания и распределительный шок. Только 25% пациентов обращаются с классической триадой Шарко: лихорадка, желтуха и боль в правом подреберье. Эта опасная для жизни чрезвычайная ситуация является результатом полной непроходимости желчевыводящих путей в присутствии бактерий.Обычно поражаются грамотрицательные микроорганизмы (например, E. coli , Klebsiella , Pseudomonas ), а также энтерококки и различные анаэробные виды (до 15% случаев). Обструкция чаще всего возникает из-за холедохолитиаза, но также может быть вызвана стриктурами желчных путей, стриктурами хирургических анастомозов, различными постпроцедурными осложнениями и внешним сдавлением в результате злокачественного образования. Внутрипросветное давление увеличивается по мере прогрессирования обструкции, что приводит к бактериальному рефлюксу в лимфатические сосуды и печеночные вены с возможным попаданием в системный кровоток.Смертность, связанная с этой опасной для жизни чрезвычайной ситуацией, приближается к 100% у нелеченных или неправильно леченных пациентов. Ведение пациентов с холангитом требует начальной объемной реанимации, поддерживаемой вазопрессорами в случаях, не отвечающих на инфузию только кристаллоидов, парентеральными антибиотиками широкого спектра действия (например, ампициллин, гентамицин и метронидазол или ципрофлоксацин с метронидазолом или без него) (см. Таблицу 4) , и оперативная хирургическая или эндоскопическая декомпрессия желчевыводящих путей. 9
Пациенты с эмпиемой проявляют себя так же, как и пациенты с холангитом; вовлекаются лихорадка, боль в правом подреберье, нарушение мышления и гипотония. Эмпиема — опасное для жизни осложнение желчнокаменной болезни, которое возникает в результате полной непроходимости пузырного протока с бактериальной инфекцией застойной желчи и образованием абсцесса в стенке желчного пузыря. При отсутствии своевременной хирургической помощи исход для пациентов с эмпиемой плохой.Часто развивается грамотрицательный сепсис, требующий немедленного приема антибиотиков широкого спектра действия, жидкостной реанимации и срочной хирургической консультации по поводу холецистэктомии.
Только примерно у 1% больных холециститом развивается эмфизематозный холецистит — гангрена желчного пузыря. Эмфизематозный холецистит не калькулируется менее чем у одной трети пациентов. При полной непроходимости пузырного протока стенка желчного пузыря становится ишемической; со временем развиваются бактериальная инфекция и гангрена.Типичный пациент — пожилой человек с диабетом, который в крайнем случае проявляет лихорадку, септический шок и боль в правом подреберье. Из-за газообразующих организмов воздух часто присутствует в желчном дереве, стенке желчного пузыря или в самом желчном пузыре, что может продемонстрировать простая рентгенограмма. Бактериология очаговой или диффузной гангрены желчного пузыря включает грамотрицательные, грамположительные и анаэробные организмы; полимикробная инфекция не редкость. Предпочтительным визуализирующим исследованием является компьютерная томография брюшной полости.Пациенты с очаговой или диффузной гангреной желчного пузыря и пациенты с эмпиемой лечатся аналогичным образом. Сопутствующий сепсис и профиль типичного пациента обуславливают очень высокую смертность от гангренозного холецистита.
Гангрена стенки желчного пузыря может возникать при диффузном поражении органов или с ограниченным (то есть очаговым) распределением. Пятнистая ишемия стенки желчного пузыря, приводящая к фокальной гангрене, может быть связана с эмпиемой, острым холециститом, значительным вздутием органов из-за закупорки пузырного протока, вызванного камнями, перекрута с нарушением артерии и некоторыми васкулитными состояниями.Это осложнение холецистита часто развивается у больных сахарным диабетом. 12 Перфорация стенки желчного пузыря может происходить изолированно или свободно (в сальник или в брюшную полость, соответственно).
Недавние исследования не воспроизвели результаты более ранних исследований, в которых сообщалось о гораздо более высокой скорости перехода от бессимптомных желчных камней к симптоматическим. Более высокий коэффициент конверсии свидетельствует о том, что большинство таких пациентов заболевают в течение относительно коротких периодов времени и что у 10-20% пациентов возникают серьезные осложнения.Кроме того, пациенты с диабетом считались группой очень высокого риска, требующей агрессивного вмешательства, предпочтительно на бессимптомной стадии. Ранняя профилактическая холецистэктомия обычно рекомендуется в свете возможности развития симптоматического холелитиаза и связанных с ним осложнений. Однако современная литература не поддерживает эти выводы. Текущее мнение гласит, что у пациента с бессимптомными желчными камнями в анамнезе можно ожидать развития клинических проявлений и связанных с ними осложнений гораздо реже, чем считалось ранее — 10% через пять лет, 15% через 10 лет и 18% через 15-20 лет.Поэтому даже среди большинства пациентов с диабетом сегодня применяется гораздо менее агрессивный подход — тщательное, пристальное наблюдение.
Лечение
Ведение ЭД у пациентов с желчной коликой влечет за собой облегчение симптомов и коррекцию жидкостного и электролитного дисбаланса. Спазмолитики (например, гликопирролат), опиатные анальгетики (например, меперидин) и противорвотные средства (например, прометазин) используются для пациентов с болью в животе и рвотой. Важно отметить, что меперидин вызывает значительно меньший спазм сфинктера Одди, чем спазм, вызванный другими наркотическими средствами (например,г., морфин). В тяжелых случаях рекомендуется декомпрессия желудка с назогастральной аспирацией. Электролитный дисбаланс должен корректироваться парентерально, а дефицит объема должен устраняться с помощью изотонических внутривенных жидкостей. Пациент соответствует критериям выписки из отделения неотложной помощи с исчезновением симптомов, коррекцией дефицита внутрисосудистого объема и восстановлением способности поддерживать гидратацию перорально. Окончательное лечение желчнокаменной болезни обеспечивает гастроэнтеролог или хирург. Перед выпиской следует обсудить случай с хирургическим консультантом или лечащим врачом пациента, чтобы организовать своевременное амбулаторное наблюдение.При остаточной остаточной боли в животе может быть назначено пероральное обезболивающее — ацетаминофен. Если симптоматическая желчнокаменная болезнь связана с определенным стимулом, например с жирной пищей, этого триггера следует избегать. Диагноз желчной колики необходимо поставить под сомнение, если симптомы не исчезнут в течение четырех-шести часов; такая продолжительная боль может свидетельствовать о раннем остром холецистите.
Госпитализация требуется пациентам с острым холециститом, желчной коликой с непреодолимой болью или невозможностью принимать пероральные препараты, а также с доказанным или подозреваемым холангитом.Следует рассмотреть возможность госпитализации пациентам с желчной коликой высокого риска с камнями общего желчного протока и беременным пациентам с желчной коликой. 38
Варианты лечения пациентов с симптоматическими камнями в желчном пузыре включают открытую (традиционную) или лапароскопическую холецистэктомию, медикаментозную терапию растворением и литотрипсию желчных камней. Для пациентов с желчной коликой открытая холецистэктомия с интраоперационной холангиографией обеспечивает окончательное излечение; однако лапароскопическая техника быстро вытеснила традиционную открытую холецистэктомию в качестве предпочтительной процедуры.Преимущество лапароскопической хирургии заключается в более быстром восстановлении. Основным осложнением этой методики является перфорация желчного пузыря с частотой 10-30%. Факторами риска перфорации являются предыдущие лапаротомии, хронический холецистит с утолщенными стенками (7 мм и более) и водянка желчного пузыря. Риск перфорации колеблется от 3,5% для одного из этих факторов риска до 25% для всех трех. 27 Холецистэктомия — лучшее лечение для пациентов с частыми или тяжелыми приступами желчной колики, в анамнезе с любыми сопутствующими осложнениями, такими как камни в желчном пузыре, большие желчные камни (более 2 см в диаметре), врожденные аномалии гепатобилиарной системы, сахарный диабет, 28 или стремление к быстрому излечению.
Приблизительно 10-15% пациентов с желчнокаменной болезнью имеют небольшие (менее 5 мм) плавающие холестериновые камни в функционирующем желчном пузыре. Эти пациенты являются кандидатами на лечение растворением, которое включает пероральное лечение желчными кислотами, а также прямое орошение желчного пузыря растворителями эфирного типа. Пероральная терапия желчными кислотами с хенодиолом 750 мг в день в течение двух лет привела к общей скорости растворения 10,9-13,5%. Рекомендуемая доза урсодиола, который более эффективен и имеет меньше побочных эффектов, составляет 600 мг в день в разделенных дозах в течение одного года.Эта терапия привела к 40-55% полному ответу. Частота рецидивов после успешного курса лечения составляет около 10%. Рецидив остается проблемой при прямом орошении желчного пузыря растворителями эфирного типа; однако этот метод обеспечивает быстрое (2-4 часа) растворение камня. 9,29,30 Другой вариант для пациентов с желчнокаменной болезнью — комбинация медикаментозной терапии растворением и экстракорпоральной ударно-волновой литотрипсии (ЭУВЛ). Этот подход подходит для пациентов с максимум тремя рентгенопрозрачными холестериновыми камнями и менее 0.2 см в диаметре. Эти критерии применимы к 15% пациентов с желчнокаменной болезнью. Устройства ESWL не были одобрены для использования Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США. 9,31-33
Калькулезный и калькулезный острый холецистит лечат хирургическим путем. 34-37 Как и при желчной колике, базовая поддерживающая медикаментозная терапия проводится в отделении неотложной помощи до госпитализации, хирургического вмешательства или и того, и другого. Несмотря на сомнительную роль острой инфекции во всех случаях раннего острого холецистита, рекомендуется лечение антибиотиками.Пациентам с острым холециститом требуется объемная реанимация с помощью внутривенного введения изотонической жидкости, обезболивание с помощью опиатных анальгетиков (после подтверждения диагноза) и покой кишечника с помощью противорвотных средств и назогастральное отсасывание. У небольшой части пациентов — обычно с бескаменным или эмфизематозным холециститом или осложнением холецистита — развивается септический шок, и им требуется агрессивная реанимация. Расширенный охват пациентов с явной инфекцией должен включать ампициллин, гентамицин и клиндамицин или их эквиваленты. (См. Таблицу 5.) Монотерапия цефалоспорином третьего поколения адекватна пациентам без сепсиса.
Сводка
Все пациенты с острым холециститом должны быть госпитализированы для продолжения внутривенной инфузионной терапии и антибиотиков. Примерно у 25% пациентов наблюдается прогрессирование воспалительного процесса или осложнение острого холецистита в течение двух-семи дней после госпитализации; тем не менее, у остальных пациентов, прошедших медицинское лечение, в течение этого времени будет наблюдаться полная ремиссия симптомов.Как правило, хирургическое вмешательство проводится через 24-72 часа после госпитализации, после исчезновения симптомов, с использованием традиционных вариантов открытой и лапароскопической холецистэктомии. Последний метод предпочтительнее; переход на открытую холецистэктомию более вероятен при наличии гангренозных изменений, плотных спаек и перихолекистозного гнойного поражения. Немедленное хирургическое вмешательство требуется пациентам с токсическими проявлениями или клиническим ухудшением. Чрескожное дренирование желчного пузыря может быть выполнено пациентам, которые не подходят для операции.Сообщается о небольшом количестве осложнений, и достижимый уровень успеха составляет 73–100%. Холецистэктомию можно проводить, когда состояние пациента стабилизируется.
Список литературы
1. Куккиаро Дж., Уоттерс С.Р., Росситч Дж. С. и др. Смерть от камней в желчном пузыре. Заболеваемость и сопутствующие клинические факторы. Энн Сург 1989; 209: 149.
2. Грейси В.А., Рансохофф Д.Ф. Естественная история бесшумных камней в желчном пузыре: невинный камень в желчном пузыре — это не миф. N Engl J Med 1982; 307: 798.
3. Розенталь Р.А., Андерсен Д.К. Хирургия у пожилых: наблюдения по патофизиологии и лечению желчнокаменной болезни. Exp Gerontol 1993; 28: 459.
4. Traverso LW. Клинические проявления и последствия желчнокаменной болезни. Am J Surg 1993; 165: 405.
5. Warwick DJ, Thompson MH. Шестьсот пациентов с камнями в желчном пузыре. Ann R Coll Surg Engl 1992; 74: 218.
6. Дебре Д., Париенте Д., Готье Ф. и др. Желчекаменная болезнь в младенчестве: исследование 40 случаев. J Pediatr 1993; 122: 385.
7. Гросфельд Дж. Л., Рескорла Ф. Дж., Скиннер М. А. и др. Спектр нарушений желчевыводящих путей у младенцев и детей. Опыт работы с 300 кейсами. Arch Surg 1994; 129: 513.
8. Льюнг Р., Иварссон С., Нильссон П. и др. Холелитиаз в течение первого года жизни: истории болезни и обзор литературы. Acta Paediatr 1992; 81: 69.
9. Агравал С., Йонналагадда С. Камни в желчном пузыре от желчного пузыря до кишечника. Варианты лечения различных осложнений. Постградская медицина 2000; 108: 143.
10. Truedson H, Elmros T, Holm S. Заболеваемость бактериями желчного пузыря при острой и плановой холецистэктомии. Acta Chir Scand 1983; 149: 307.
11. Томпсон Дж. Э. младший, Беннион Р. С., Доти Дж. Э. и др. Факторы, прогнозирующие бактериилию при остром холецистите. Arch Surg 1990; 125: 261.
12. Хикман М.С., Швезингер В., стр. CP. Острый холецистит у диабетиков. Arch Surg 1990; 123: 409.
13. Бабб Р.Р. Острый бескаменный холецистит. Обзор. Дж. Клин Гастроэнтерол 1992; 15: 238.
14. Conwell EE III, Rodriguez A, Mirvis SE и др. Острый некалькулезный холецистит у пациентов с тяжелыми травмами. Энн Сург 1989; 210: 52.
15. Escallon A, Rosales W., Aldrete JS. Надежность пред- и интраоперационных тестов на желчный литиаз. Энн Сург 1989; 210: 640.
16. Вайсман Х.С. Обновление радионуклидной визуализации в диагностике холецистита. JAMA 1981; 246: 1354.
17. Кэрролл Б.А. Предпочтительные методы воображения для диагностики холецистита и желчнокаменной болезни. Энн Сург 1989; 210: 1.
18. Куперберг П.Л., Гибни Р.Г. Визуализация желчного пузыря, 1987. Радиология 1987; 163: 605.
19. МакЭвой Дж. М., Рот Дж., Рис В. В. и др. Роль УЗИ в первичной диагностике желчнокаменной болезни: анализ пятидесяти случаев. Am J Surg 1978; 136: 309.
20.Михас А.А., Льюис Дж., Атар М. и др. Перфорация желчного пузыря: предоперационная диагностика с помощью комбинированных методов визуализации. Гастроинтест Радиол 1992; 17:24.
21. Кендалл Дж. Л., Шимп Р. Дж. Выполнение и интерпретация сфокусированного ультразвука правого верхнего квадранта врачами неотложной помощи. J Emerg Med 2001; 21: 7.
22. Lanoix R, Leak LV, Gaeta T., Gernsheimer JR. Предварительная оценка экстренной ультразвуковой диагностики в рамках программы обучения неотложной медицине. Am J Emerg Med 2000; 18:41.
23. Лал А., Дахия Р.С., Даду Р.С. и др. Ультрасонография в сравнении с рентгенографией при подозрении на холецистолитиаз. Индийский журнал J Med Sci 1992; 46: 144.
24. Миллат Б., Фингерхат А., Гайрал Ф. и др. Предсказуемость клинико-биохимических систем оценки для раннего выявления тяжелого панкреатита, связанного с желчными камнями. Am J Surg 1992; 64:32.
25. Пеллегрини CA. Хирургия желчнокаменного панкреатита. Am J Surg 1993; 165: 515.
26. Де Симоне П., Донадио Р., Урбано Д. Риск перфорации желчного пузыря при лапароскопической холецистэктомии. Surg Endosc 1999; 13: 1099.
27. Aucott JN, Cooper GS, Bloom AD, et al. Лечение желчных камней у больных сахарным диабетом. Arch Intern Med 1993; 153: 1053.
28. Джазрави Р.П., Пигоцци М.Г., Галатола Г. и др. Оптимальная обработка желчной кислотой для быстрого растворения желчных камней. Кишечник 1992; 33: 381.
29. Schoenfield LJ, Marks JW. Оральное и контактное растворение камней в желчном пузыре. Am J Surg 1993; 165: 427.
30. Erdamar I, Avci G, Fuzun M, et al. Экстракорпоральная ударно-волновая литотрипсия и литолитическая терапия при желчнокаменной болезни. Br J Surg 1992; 79: 235.
31. Moody FG. Литотрипсия в лечении желчных камней. Am J Surg 1993; 165: 479.
32. Зауэрбрух Т., Холл Дж., Сакманн М. и др. Фрагментация камней желчных протоков методом экстракорпоральной ударно-волновой литотрипсии: пятилетний опыт. Гепатология 1992; 15: 208.
33. Дитрих Н.А., Качиоппо Дж.С., Дэвис Р.П. Исчезающая плановая холецистэктомия. Тенденции и их последствия. Arch Surg 1988; 123: 810.
34. Келли Дж. Э., Буррус Р. Г., Бернс Р. П. и др. Безопасность, эффективность, стоимость и заболеваемость или сравнение лапароскопической холецистэктомии с открытой холецистэктомией: проспективный анализ 228 последовательных пациентов. Am Surg 1993; 59: 23.
35. Vauthey JN, Lerut J, Martini M, et al. Показания и ограничения чрескожной холецистостомии при остром холецистите. Surg Gynecol Obstet 1993; 176: 49.
36. Уилсон Р.Г., Макинтайр И.М., Никсон С.Дж. и др. Лапароскопическая холецистэктомия как безопасное и эффективное лечение тяжелого острого холецистита. BMJ 1992; 305: 394.
37. Yellin AE, Berne TV, Appleman MD, et al. Рандомизированное исследование цефепима в сравнении с комбинацией гентамицина и мезлоциллина в качестве дополнения к хирургическому лечению у пациентов с острым холециститом. Surg Gynecol Obstet 1993; 177: 23.
38.Вонг Р. Холелитиаз и холециктит. В: Решения о приеме и выписке в неотложной медицинской помощи . Фрэнк Л. Р. и Джоб К. А. (ред.). Филадельфия: Хэнли и Бельфус; 2002: 73-77.
Экстренные случаи острой боли в желчных путях: изменение моделей ведения в высшем учебном заведении
Фон: Острая боль в желчевыводящих путях — наиболее частое проявление желчнокаменной болезни.Без лечения пациенты рискуют рецидивировать болью, холециститом, механической желтухой, панкреатитом и многочисленными обращениями в больницу. Мы изучаем результаты внедрения политики, предлагающей лапароскопическую холецистэктомию по показаниям пациентам с желчной коликой в больнице третичного уровня в Австралии.
Методы: Это ретроспективное когортное исследование взрослых пациентов, поступающих в отделение неотложной помощи (ED) с болью в желчевыводящих путях в течение трех 12-месячных периодов.Результаты в группе A за 3 года до реализации политики сравнивались с результатами групп через 2 и 7 лет после реализации (группы B и C). Первичные исходы включали поступление в реанимацию, частоту госпитализаций и время до холецистэктомии.
Полученные результаты: Всего за три периода исследования у 584 пациентов возникла желчная колика. Из них 391 человек подвергся холецистэктомии с тремя утечками желчи по Страсбергу типа А и без повреждений желчных протоков.Политика увеличила частоту госпитализаций (A = 15,8%, B = 62,9%, C = 29,5%, P <0,001) и хирургического вмешательства при представлении индекса (A = 12,0%, B = 60,7%, C = 27,4%, P <0,001). . Отмечалось сокращение времени до холецистэктомии (дней) (A = 143, B = 15, C = 31, P <0,001), послеоперационная продолжительность пребывания (дней) (A = 3,6, B = 3,2, C = 2,0). , P <0,05) и скорость представления для ED (A = 42,1%, B = 7,1%, C = 19,9%, P <0,001). В более поздней когорте наблюдалось снижение приверженности политике.
Заключение: Первичная госпитализация и холецистэктомия по поводу желчной колики, снижение представлений пациентов, времени до операции, послеоперационного пребывания и осложнений желчнокаменной болезни.Это исследование демонстрирует влияние политики при первоначальном улучшении, опасность истощения политики и необходимость постоянного усиления.
Ключевые слова: отделение неотложной хирургии; желчная колика; желчная боль; холецистэктомия; холецистит; неотложная общая хирургия; лапароскопическая холецистэктомия; представления.
Болезни желчевыводящих путей — Международный образовательный проект по неотложной медицине
, Дэн О’Брайен
Введение
Желчную систему можно определить как органы и протоки, которые создают, транспортируют и хранят желчь и в конечном итоге выпускают ее в двенадцатиперстную кишку.Система включает желчные протоки как внутри, так и снаружи печени, желчного пузыря и желчного сфинктера. Заболевание желчных путей является результатом изменения состава, анатомии или функции желчи. Желчь, сложная смесь желчных кислот и солей, фосфолипидов, пигментов воды и электролитов, вырабатывается печенью, направляется в желчный пузырь, где она концентрируется и хранится. Когда едят пищу, желчь попадает в двенадцатиперстную кишку через сфинктер Одди, чтобы эмульгировать и способствовать усвоению жиров и жирорастворимых витаминов.Также удаляются продукты жизнедеятельности, в том числе билирубин. Энтерогепатическая циркуляция позволяет большинству желчных солей реабсорбироваться из терминального отдела подвздошной кишки и транспортироваться обратно в печень для рециркуляции.
Самая распространенная форма желчевыводящих путей — желчнокаменная болезнь. Камни в желчном пузыре поражают 10-15% взрослого населения. Они состоят из холестериновых камней, пигментированных камней или камней на основе билирубина или их смеси. Существуют региональные вариации, которые преобладают. Пигментированные камни чаще встречаются в Азии, а холестериновые — на Западе.Подавляющее большинство пациентов с камнями в желчном пузыре остаются бессимптомными, и они часто обнаруживаются случайно при диагностической визуализации по другим показаниям. Желчнокаменная болезнь является причиной менее двух процентов зарегистрированных смертей от хирургических операций, а также тех, кто умирает, как правило, пожилого возраста, и тех, кто имеет серьезные сопутствующие заболевания. Однако, несмотря на то, что вероятность развития симптомов или осложнений составляет от 1% до 4% в год, учитывая частоту образования камней в желчном пузыре среди населения в целом, это частая жалоба в отделениях неотложной помощи.
Кейс-презентация
Женщина 35 лет поступила в отделение неотложной помощи с болью в правом подреберье продолжительностью два часа. Она проснулась через несколько часов после обильной еды. В связи с усилением боли и тошноты она обращается за помощью. Она отрицает рвоту, лихорадку и дизурию. Ее прошлый анамнез примечателен контролируемым диетой диабетом II типа, дислипидемией и эссенциальной гипертонией. Ее ИМТ — 33. Единственное лекарство — лизиноприл 10 мг в день. Она никогда не делала операций.Ее социальная история ничем не примечательна. Она не употребляет алкоголь и не употребляет табак. Она села на диету и сообщает о недавней потере веса.
Температура 37ºC, артериальное давление 110/70 мм рт.ст., пульс 90 ударов в минуту. Медицинский осмотр показал, что женщина с избыточным весом страдает легким недомоганием, вызванным болью в правом подреберье. Она не может найти комфортного положения и описывает боль как родовые схватки. Соответствующие результаты обследования включают: обследование грудной клетки в норме, обследование сердца в норме, обследование брюшной полости показывает нормальные звуки кишечника и отсутствие отдачи в любом квадранте.Она контролирует вдох при пальпации желчного пузыря (положительный признак Мерфи). Ректальный осмотр в норме, кал на кровь гемоккультуры отрицательный. Соответствующие лабораторные значения: глюкоза 110 мг / дл, щелочная фосфатаза 120 ед / л, аланинаминотрансфераза (АЛТ) 25 ед / л, аспартатаминотрансфераза (AST) 25 ед / л, гамма-глутамилтрансфераза (GGT) 20 ед / л, прямой билирубин 0,1 мг / дл, общий билирубин 0,5 мг / дл, липаза 20 Ед / л.
Врач скорой помощи выполняет сфокусированное ультразвуковое исследование правого верхнего квадранта и находит камни в желчном пузыре без утолщения стенки желчного пузыря или перихолекистозной жидкости.Кроме того, у пациента есть «сонографический признак Мерфи»: максимальная болезненность в животе возникает, когда ультразвуковой датчик прижимается к визуализируемому желчному пузырю.
Был установлен внутривенный ввод, и пациенту был введен болюс изотонической жидкости. Кроме того, вводили кеторолак 30 мг внутривенно и ондансетрон 4 мг внутривенно. В течение часа симптомы исчезли. При отсутствии признаков воспаления или инфекции желчного пузыря ее выписали из отделения неотложной помощи и направили к хирургу общего профиля для плановой холецистэктомии.Ей сообщили, что боль может вернуться, но если она продолжится, связана с лихорадкой или желтухой, ей следует вернуться в отделение неотложной помощи.
Критические прикроватные меры и общий подход
Боль в животе — частая жалоба в отделении неотложной помощи, и ее сложно диагностировать. Представляющие заболевания могут варьироваться от доброкачественных самоограниченных заболеваний до настоящих неотложных хирургических состояний. Приоритетом является оценка стабильности пациента. Используйте анамнез, вероятность заболевания, показатели жизненно важных функций и физический осмотр, чтобы определить, есть ли у пациента серьезное заболевание или неотложное хирургическое вмешательство.Например, внезапное начало разрывающей боли, иррадиирующей в спину у пожилого пациента с гипертонией в анамнезе, может указывать на расслаивающую аневризму брюшной аорты, но коликообразная боль, связанная с вздутием живота, может указывать на непроходимость кишечника. Лихорадка, длительная рвота, обморок или желудочно-кишечная кровопотеря должны вызывать подозрение на серьезное заболевание. Кроме того, важно исключить беременность и ее осложнения у любой женщины детородного возраста, страдающей болями в животе.В этом случае у пациента была классическая желчная колика и задокументированные камни в желчном пузыре. Боль возникла из-за прохождения кристаллов или небольшого камня или блокирования пузырного протока. Основываясь на разрешении боли, отсутствии аномалий при ультразвуковом исследовании, таких как перихоле-кистозная жидкость или утолщение стенки, и нормальных лабораторных показателях, этого пациента можно было бы безопасно выписать для плановой холецистэктомии. В ходе лечения очень важно отличать критические ситуации от неосложненного заболевания желчного пузыря.Кроме того, врачи должны подумать о раннем приеме обезболивающих, чтобы успокоить пациента.
Дифференциальная диагностика
Боль в правом подреберье может иметь билиарное происхождение, в том числе холелитиаз: камни в желчном пузыре без воспаления, холецистит: воспаление или инфекция стенки желчного пузыря, или холангит: воспаление или инфекция желчных протоков. Панкреатит, независимый от желчнокаменной обструкции общего желчного протока или как его следствие, холедохолитиаз, также может проявляться аналогичным образом.Гепатит, гастрит, диспепсия, язвенная болезнь — другие потенциальные желудочно-кишечные причины боли в правом подреберье. Аппендицит, особенно у беременных, может проявляться симптомами боли в правом подреберье. Неабдоминальные заболевания, такие как пневмония или плеврит правого легкого, могут проявляться болью в правом подреберье.
Советы по анамнезу и физическому осмотру
«Женщина 35 лет обратилась в отделение неотложной помощи с болью в правом подреберье продолжительностью два часа.Она проснулась через несколько часов после обильной еды. В связи с усилением боли и тошноты она обращается за помощью. Она отрицает рвоту, лихорадку или дизурию. В ее прошлом были отмечены контролируемый диетой диабет II типа, дислипидемия и гипертоническая болезнь. Ее ИМТ — 33. Единственное лекарство — лизиноприл 10 мг в день. Она никогда не делала операций. Ее социальная история ничем не примечательна. Она не употребляет алкоголь и не употребляет табак. Она села на диету и сообщает о недавней потере веса ».
Желчные камни в два-три раза чаще встречаются у женщин, особенно в детородном возрасте.Риск образования камней в желчном пузыре увеличивается с возрастом. Ожирение или индекс массы тела (ИМТ) более 30 связаны с повышенным образованием желчных камней. Диабет II типа связан с ожирением, гиперлипидемией и пониженной подвижностью желчного пузыря. Пациенты с диабетом также подвержены повышенному риску панкреатита. Диеты с низким содержанием клетчатки и высоким содержанием углеводов и жиров связаны с образованием желчных камней. Это может частично объяснить региональные различия в образовании желчных камней.
«Температура 37ºC, артериальное давление: 110/70 мм рт. Ст., Пульс: 90 бета в минуту.Медицинский осмотр показал, что женщина с избыточным весом страдает легким недомоганием, вызванным болью в правом подреберье. Она не может найти комфортного положения и описывает боль как родовые схватки. Соответствующие результаты обследования включают: обследование грудной клетки в норме, обследование сердца в норме, обследование брюшной полости показывает нормальные звуки кишечника и отсутствие отдачи в любом квадранте. Она контролирует вдох при пальпации желчного пузыря (положительный признак Мерфи). Ректальный осмотр в норме, стул на гемоккультуру отрицательный ».
Пациенты с желчной коликой страдают от умеренной до сильной колики в правом подреберье без перитонеальных признаков.Хотя боль описывается как колики, она может быть более постоянной, так как она вызвана препятствием оттока желчи с последующим вздутием живота. Пациенты могут казаться беспокойными и не могут найти удобное положение. Признак Мерфи (внезапное прекращение глубокого вдоха, когда воспаленный желчный пузырь опускается и достигает пальцев исследователя, пальпирующего правую подреберную область) чувствителен на 65% и специфичен на 87% для острого холецистита. Лихорадка нетипична, и желтуха наблюдается редко, если нет обструкции общего желчного протока из-за холедохолитиаза или внешнего сдавления из-за массы или воспаления.
Экстренные и диагностические тесты и интерпретации
Лабораторные испытания
«Соответствующие лабораторные значения: глюкоза 110 мг / дл, щелочная фосфатаза 120 ед / л, аланинаминотрансфераза (АЛТ) 25 ед / л, аспартатаминотрансфераза (AST) 25 ед / л, гамма-глутамилтрансфераза (GGT) 20 ед / л, прямой билирубин 0,1 мг / дл, общий билирубин 0,5 мг / дл, липаза 20 Ед / л ».
Щелочная фосфатаза (ЩФ) синтезируется эпителиальными клетками желчных протоков. Его продукция стимулируется обструкцией желчных протоков и повышается у большинства пациентов с холестазом.Однако изоферменты обнаруживаются в печени, костях, плаценте, тонком кишечнике и лейкоцитах; поэтому он неспецифичен для желчевыводящих путей.
Билирубин — продукт распада гема. Неконъюгированный билирубин гидрофобен и переносится кровью в связке с альбумином. Он захватывается гепатоцитами, конъюгируется и активно секретируется в желчевыводящие пути. При холестазе может повышаться уровень билирубина в сыворотке крови.
Аминотрансферазы; аспартатаминотрансфераза (AST) и аланинаминотрансфераза (ALT) обнаруживаются в печени, сердечных и скелетных мышцах, а также в нервных клетках головного мозга.Уровни этих ферментов обычно незначительно повышены, но могут заметно повышаться при холангите. АЛТ может кратковременно повышаться во время острой обструкции, но обычно не повышается, если нет вторичного повреждения паренхимы печени. Уровень AST выше, чем уровень ALT, указывает на алкогольную болезнь печени, цирроз или метастатическое заболевание.
Гамма-глутамилтранспептидаза (GGT) — это мембраносвязанная пептидаза, которая гидролизует пептиды до аминокислот и более мелких пептидов. Хотя активность сыворотки в основном поступает из печени, она обнаруживается в проксимальных канальцах почек, поджелудочной железе и кишечнике.Его период полувыведения из кровотока обычно составляет 7-10 дней, но может увеличиваться до 28 дней при алкогольной болезни печени. Холестатическая болезнь может значительно повысить уровень ГГТ. Полный анализ лейкоцитов, электролиты сыворотки, исследования почечной функции глюкозы и анализ мочи могут помочь в диагностике и лечении.
Методы визуализации
«Врач неотложной помощи выполняет сфокусированное ультразвуковое исследование правого верхнего квадранта и находит камни в желчном пузыре без утолщения стенки желчного пузыря или перихолекистозной жидкости.Кроме того, у пациента есть «сонографический признак Мерфи»: максимальная болезненность живота возникает, когда ультразвуковой датчик прижимается к визуализируемому желчному пузырю ».
Обычная рентгенография часто не помогает при оценке желчных камней, поскольку большинство из них не содержат достаточно кальция, чтобы их можно было увидеть на простом рентгеновском снимке. Простая визуализация может быть полезна для выявления газов в желчных путях или свидетельств кишечной непроходимости.
Рентгенограмма показывает относительно нормальные результаты у пациента с RUQ и болью в животе.КТ того же пациента показана ниже. Выявлен холецистит.
Ультразвуковое исследование правого верхнего квадранта — это основное исследование , используемое для оценки боли билиарного типа и выявления заболеваний желчного пузыря и дилатации желчных протоков.
Существует несколько сонографических критериев острого холецистита ;
- наличие камней в желчном пузыре,
- стенка желчного пузыря утолщенная,
- перихолекистозная жидкость,
- сонографический признак Мерфи,
- Расширение общего протока.
При остром холецистите камни в желчном пузыре присутствуют в 95-99% случаев. Врачи скорой помощи, выполняя целенаправленное ограниченное прикроватное ультразвуковое исследование и принимая во внимание контекст истории болезни пациента и клиническую картину, документально подтвердили чувствительность 90-96%, специфичность 88-96%, а также положительную прогностическую ценность 88-99 % и отрицательная прогностическая ценность 73-96% для холецистита.
КТ не так полезна, как УЗИ правого верхнего квадранта при оценке желчевыводящей системы на наличие холецистита.Чувствительность к камням в желчном пузыре составляет около 75%, и камни в общих протоках могут отсутствовать. Может быть полезно выявить осложнения холецистита, такие как гангренозный или эмфизематозный холецистит, а также исключить другие патологии брюшной полости.
Варианты неотложной помощи
«Установлен внутривенный вливание, пациент получил болюс изотонической жидкости. Кроме того, вводили кеторолак 30 мг внутривенно и ондансетрон 4 мг внутривенно. В течение часа симптомы исчезли.При отсутствии признаков воспаления или инфекции желчного пузыря она была выписана из отделения неотложной помощи и направлена к хирургу общего профиля для плановой холецистэктомии. Ей сообщили, что боль может вернуться, но если она будет продолжительной, связана с лихорадкой или желтухой, ей следует вернуться в отделение неотложной помощи ».
Бессимптомные камни в желчном пузыре не требуют лечения. Большинство из них остаются бессимптомными в течение многих лет после постановки диагноза. Около 1-2% могут стать симптоматическими ежегодно.
Желчная колика или боль в желчных путях обычно имеет окончательное начало с продолжительностью от 15 минут до четырех часов.Противорвотные и нестероидные противовоспалительные препараты (НПВП) являются терапией первой линии. Фактически, исследования показывают, что НПВП имеют такую же эффективность, что и опиоиды, с меньшим количеством осложнений. Опиоиды могут использоваться для снятия боли. Хотя исторически существовали опасения по поводу того, что морфин вызывает больший спазм сфинктера Одди по сравнению с другими опиоидами, все опиоиды в некоторой степени увеличивают давление сфинктера Одди и давление желчных путей. Если боль у пациента проходит и контролируется пероральными препаратами, его можно выписать и направить к хирургу общего профиля для рассмотрения возможности плановой лапароскопической холецистэктомии.
Острый холецистит лучше всего лечить в больнице после консультации хирурга. Ранняя лапароскопическая холецистэктомия часто является методом выбора. Пациентам нельзя ничего давать внутрь. Примерно у 20% пациентов развивается инфекция желчного пузыря или желчных протоков. Соответствующие схемы приема антибиотиков включают цефалоспорины второго и третьего поколения, карбапенемы, комбинации ингибиторов ß-лактам / ß-лактамаз или комбинацию метронидазола и фторхинолона. У большинства пациентов улучшение наступает за 24–72 часа до хирургического вмешательства.
Холангит, инфекция желчного протока, представляет собой опасное для жизни заболевание, которое требует агрессивной реанимации, своевременного приема антибиотиков и раннего дренирования посредством эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) под контролем сфинктеротомии или установки стента или чрескожного дренирования для стабилизации состояния пациента до окончательного лечения. операция.
Педиатрические, гериатрические, беременные и другие аспекты
Нет, кроме упомянутого выше.
Решения о диспозиции
Прием
Пациенты с подозрением на холецистит или холангит должны быть госпитализированы.При подозрении на холангит — неотложная консультация и, в случае необходимости, перевод в учреждение, которое может экстренно установить дренаж желчевыводящих путей с помощью сфинктеротомии под контролем ERCP или чрескожного стентирования.
Выписка
Пациенты с желчной коликой могут быть выписаны после исчезновения симптомов с последующим наблюдением у общего хирурга. Их следует проинформировать о возможном рецидиве симптомов и дать указание вернуться, если они испытывают длительную боль, жар или желтуху.
Направление
Бессимптомные камни в желчном пузыре не нужно направлять к хирургу общего профиля. Пациент должен быть проинформирован о полученных результатах и проинструктирован, чтобы он проконсультировался с лечащим врачом.
Ссылки и дополнительная литература
- Scollay, J., et al. (2011). Смертность, связанная с лечением желчнокаменной болезни: 10-летний современный национальный опыт. Всемирный журнал хирургии 35 (3): 643-647
- Friedman, GD. Естественное течение бессимптомных и симптоматических камней в желчном пузыре.Am J Surg 165 (1993) стр. 399-404
- Р.Л. Бри. Дальнейшие наблюдения за полезностью сонографического признака Мерфи в оценке подозрения на острый холецистит. J Clin Ультразвук. 1995 март-апрель; 23 (3): 169-72
- Valdivieso V, Covarrubias C, Siegel F, Cruz F. Беременность и желчекаменная болезнь: патогенез и естественное течение желчных камней, диагностированных в раннем послеродовом периоде. Гепатология 17: 1-4, 1993
- Новачек Г. Пол и желчнокаменная болезнь. WMW Wiener Medizinische Wochenschrift 156: 527-533, 2006
- Völzke H, Baumeister SE, Alte D, et al.Независимые факторы риска образования камней в желчном пузыре в регионе с высокой распространенностью холелитиаза. Пищеварение 71: 97-105, 2005
- Цай С.Дж., Лейтцманн М.Ф., Виллетт В.С. и др. Центральное ожирение, региональное распределение жира и риск холецистэктомии у женщин. Gut 55: 708-714, 2006
- Амарал Дж. Ф., Томпсон В. Р.. Заболевание желчного пузыря у лиц с патологическим ожирением. Американский журнал хирургии 149: 551-557, 1985
- Шаффер EA. Эпидемиология и факторы риска желчнокаменной болезни: изменилась ли парадигма в 21 веке? Curr Gastroenterol Rep 7: 132-140, 2005
- Ноэль Р.А., Браун Д.К., Паттерсон Р.Э. и др.Повышенный риск острого панкреатита и заболеваний желчевыводящих путей у пациентов с диабетом 2 типа: ретроспективное когортное исследование. Уход за диабетом 32: 834-838, 2009
- Стокс С.С., Кравчик М., Ламмерт Ф. Желчные камни: окружающая среда, образ жизни и гены. Dig Dis 29: 191-201, 2011
- Цай С.Дж., Лейтцманн М.Ф., Виллетт В.С. и др. Углеводы в рационе, гликемическая нагрузка и частота симптоматической желчнокаменной болезни у мужчин. Кишечник 54: 823-828, 2005
- Цай С.Дж., Лейтцманн М.Ф., Виллетт В.С. и др.Гликемическая нагрузка, гликемический индекс и потребление углеводов в зависимости от риска холецистэктомии у женщин. Гастроэнтерология 129: 105-112, 2005
- Троубридж Р.Л., Рутковски Н.К., Шояния К.Г.: У этого пациента острый холецистит? JAMA 289 (1): 80-6, 2003
- Джаннини Э.Г., Теста Р., Саварино В. Изменение ферментов печени: руководство для клиницистов. CMAJ: Журнал Канадской медицинской ассоциации. 2005; 172 (3): 367-379
- Ярмиш Г.М., Смит М.П., Розен М.П. и др. Критерии соответствия ACR Боль в правом верхнем квадранте.Журнал Американского колледжа радиологии: JACR. 2014; 11 (3): 316-322. DOI: 10.1016 / j.jacr.2013.11.017
- Кендалл JL, Shimp RJ. Выполнение и интерпретация ограниченного ультразвукового исследования правого верхнего квадранта врачами неотложной помощи. Acad Emerg Med. 1998; 5: 408 Аннотация
- Миллер А.Х., Делани К.А., Брокман С.Р. и др. ЭД УЗИ при гепатобилиарной болезни. J Emerg Med. 2006; 30: 69-74
- Summers SM, Scruggs W., Menchine MD et al. Проспективная оценка прикроватного ультразвукового исследования в отделении неотложной помощи для выявления острого холецистита.Энн Эмерг Мед 56: 114, 2010
- Колли А., Конте Д., Валле С.Д. и др. Мета-анализ: нестероидные противовоспалительные препараты при желчной колике. Пищевая фармакология и терапия 35 (12): 1370-1378
- Fuks D, Cosse C, Regimbeau JM: Антибактериальная терапия при остром калькулезном холецистите. J Visc Surg 150: 3, 2013
- Gomi H, Solomkin JS, Takada T. и др .: Антимикробная терапия TG13 при остром холангите и холецистите. J. Гепатобилиарная поджелудочная железа Sci 20: 60, 2013
Ссылки на дополнительную информацию
Нравится:
Нравится Загрузка…
Болезнь желчевыводящих путей
Джон Боулдин, доктор медицинских наук, Университет медицинских наук Арканзаса, Кристофер Фаулер, доктор медицинских наук, Университет медицинских наук Арканзаса
Редактор: Эми Куле, доктор медицины, Медицинский центр Университета Лойолы,
Последнее обновление: май 2019 г.
Пример из практики
Мужчина 45 лет обратился в отделение неотложной помощи с трехдневной болью в правом верхнем квадранте. Он сообщает, что боль резкая, усиливается и распространяется в спину.Это связано с множественными приступами тошноты и рвоты, а также с ознобом и потоотделением в домашних условиях. Он отмечает, что боль усиливается, когда он ест, и признает, что у него была такая боль несколько раз за последние несколько лет, но обычно она проходит через пару часов и никогда не была такой сильной. Он сообщает, что его дочь, которая приезжает из другого города, сказала ему, что его кожа пожелтела. Основные показатели при сортировке: T 39 ° C (102,2 ° F), ЧСС 110 уд / мин, АД 110/75 мм рт.ст., ЧД 22 вдоха / мин, SpO2 98% при комнатной температуре.
При осмотре вы сразу замечаете, что его кожа и склеры имеют желтый оттенок, и ему кажется, что он чувствует себя некомфортно. У него болезненность при пальпации в правом подреберье, потливость. Знак Мерфи отрицательный. В остальном его экзамен ничем не примечателен.
Задачи
По окончании модуля студент сможет:
- Описывать спектр заболеваний желчевыводящих путей.
- Опишите классический анамнез и результаты физикального обследования при заболевании желчных путей.
- Обозначьте различия между различными заболеваниями желчевыводящих путей
- Перечислите типичные лабораторные данные для различных заболеваний желчевыводящих путей.
- Обсудите преимущества и ограничения различных радиологических исследований, используемых для диагностики и дифференциации заболеваний желчевыводящих путей.
- Обсудить подходящие решения по лечению и диспозиции для пациентов с заболеваниями желчевыводящих путей.
Введение
Боль в животе — самая частая основная жалоба пациентов по всей стране при обращении в отделение неотложной помощи.Заболевания желчных путей (желчного пузыря и желчных протоков) являются обычным явлением и приводят к значительной заболеваемости и смертности. В Соединенных Штатах 20% всех людей в какой-то момент своей жизни будут страдать от желчных камней с симптомами (желчекаменной болезни). При отсутствии лечения у 20-30% этих пациентов разовьются серьезные осложнения, связанные с камнями в желчном пузыре, такие как холедохолитиаз, холецистит и холангит. Панкреатит также является частым осложнением камней в желчном пузыре, но выходит за рамки этого модуля.
Первоначальные действия и первичное обследование
Как и в случае со всеми пациентами, обращающимися в отделение неотложной помощи, оценка их дыхательных путей, дыхания и кровообращения является вашей первоочередной задачей.Пациенты с патологией желчевыводящих путей могут иметь широкий диапазон степени тяжести — от относительно доброкачественных симптомов с временным или периодическим дискомфортом до опасных для жизни проявлений септического шока. Полный набор жизненно важных функций, размещение пациента на кардиомониторе и получение доступа для внутривенного вливания являются важнейшими начальными действиями. Как только они будут завершены, следует завершить подробный анамнез и физический осмотр.
Презентация
Классическим анамнезом при патологии желчевыводящих путей является желчная колика, которую также называют симптоматической желчекаменной болезнью.Это эпизодическая боль в правом подреберье или в эпигастрии, связанная с тошнотой и рвотой, которая вызвана желчными камнями, периодически блокирующими шейку желчного пузыря. Боль может распространяться в спину, правый бок, кончик правой лопатки или правое плечо. Пациенты часто сообщают о предыдущих эпизодах, связанных с употреблением жирной пищи. При неосложненном симптоматическом желчекаменной болезни эта боль может длиться 4-6 часов, прежде чем исчезнет самопроизвольно.
Боль, продолжающаяся более 6 часов или с другими сопутствующими признаками, такими как лихорадка, желтуха или спутанность сознания, указывает на более серьезные причины и требует дальнейшего обследования на предмет таких осложнений, как холедохолитиаз, холецистит и холангит.
Симптоматический холелитиаз
Холелитиаз (камни в желчном пузыре) возникает в результате перенасыщения желчи холестерином (70%), пигментами, такими как билирубин (20%) или и тем, и другим (10%) в сочетании с задержкой опорожнения желчного пузыря ( стазис). У пациентов могут оставаться камни в желчном пузыре в течение многих лет и оставаться бессимптомными. Однако наличие в анамнезе холелитиаза подвергает пациентов риску осложнений, описанных в этом модуле.
Пациенты с симптоматической желчнокаменной болезнью испытывают желчные колики из-за периодической закупорки шейки желчного пузыря желчными камнями.Жирная пища усугубляет эти болезненные эпизоды из-за секреции гормонов, которые вызывают сокращение желчного пузыря и выброс желчи в пищеварительный тракт, чтобы способствовать расщеплению жиров в кишечнике. Как отмечалось выше, эти эпизоды обычно длятся <6 часов и проходят спонтанно.
Холедохолитиаз
При желчнокаменной болезни желчные камни остаются в желчном пузыре. При холедохолитиазе камень выходит из желчного пузыря и закупоривает общий желчный проток.Попадая в общий желчный проток, камень препятствует оттоку от сопутствующих протоков — пузырного протока и печеночных протоков. Поскольку эти камни часто застревают в общем желчном протоке, боль, которую они вызывают, часто длится> 6 часов.
При значительной обструкции желчных протоков возникает закупорка желчных протоков, что вызывает обратный ток желчи в печень и, в конечном итоге, в кровь, что приводит к билирубинемии. Поскольку препятствия не проходят, это может системно проявляться в виде желтухи.Обычно желтуха в первую очередь проявляется в склеарах глаз. Типичные уровни билирубина составляют> 3 мг / дл. Однако у пациентов с холедохолитиазом желтуха может отсутствовать, если камень не вызывает полную или почти полную непроходимость, позволяющую достаточному количеству билирубина выйти из билиарной системы.
Следует поддерживать высокий индекс подозрения на холедохолитиаз у пациентов с желчной коликой> 6 часов, поскольку закупорка камней в общем желчном протоке повышает риск воспалительных и инфекционных осложнений, таких как холецистит и холангит.Пациентам с желчной коликой и желтухой во всех случаях следует пройти обследование на холедохолитиаз.
Холецистит
Острый холецистит — это воспаление желчного пузыря, которое в 90-95% случаев связано с наличием желчных камней. Бекалькулезный холецистит встречается менее чем в 10% случаев и чаще встречается у пожилых людей, пациентов в послеоперационном периоде или в тяжелом состоянии по другим причинам.
При калькулезном холецистите пузырный проток блокируется желчными камнями, вызывая непроходимость, боль и, в конечном итоге, воспаление.Если не лечить, это воспаление может прогрессировать до некроза, гангрены и перфорации.
Основные различия в анамнезе между холециститом и холелитиазом включают желчную колику продолжительностью более 6 часов и такие конституциональные симптомы, как лихорадка и недомогание.
При физикальном обследовании у пациентов может проявляться боль в правом подреберье и в эпигастрии, как при симптоматической желчекаменной болезни. Классическая особенность холецистита — наличие признака Мерфи. Признак Мерфи — это не просто боль в правом подреберье при пальпации.Признак Мерфи можно вызвать, если пациент полностью выдохнет, поместит руку на срединно-ключичную линию правого реберного края и попросит пациента вдохнуть. Тест положительный, если пациент прекращает вдыхание и морщится при контакте желчного пузыря рукой. Признак должен отсутствовать при выполнении слева, чтобы тест был положительным. Тем не менее, стоит отметить, что исследования относительно полезности этого признака для прогнозирования наличия холецистита сильно различались: по крайней мере, в одном крупном недавнем исследовании не удалось найти статистическую значимость его использования.
Пациенты с холециститом могут иметь желтуху, несмотря на то, что камни обычно закупоривают пузырный проток. В некоторых случаях у пациента может быть холецистит с холедохолитиазом. Однако даже без холедохолитиаза желтуха и билирубинемия могут возникать из-за местного воспаления печени в результате реакции на соседний воспаленный желчный пузырь.
Несмотря на наличие лихорадки как ключевого признака диагноза, примерно у половины пациентов с острым холециститом при посеве не наблюдается инфицированной желчи.Считается, что воспаление, наблюдаемое при холецистите, связано с высвобождением воспалительных маркеров из-за повреждения эндотелия из-за обструкции и прямой травмы камнями, хотя сопутствующая инфекция, вероятно, способствует этому воспалению у многих пациентов.
Холангит
Холангит — это воспаление желчных протоков, чаще всего вызываемое полимикробной бактериальной инфекцией. Обструкция желчных путей — например, из-за камня или новообразования — служит основным фактором его патогенеза.
Признаки восходящего холангита описываются двумя классическими комбинациями результатов:
Триада Шарко
- Лихорадка
- Боль в правом верхнем квадранте
- Желтуха
Рейнольд Пентад Рейнольд Пентада 9304 9304 9304 9304 9304 9304 9304 9304 9304 Боль в правом верхнем квадранте Гипотония Холангит встречается реже, чем холецистит, но имеет значительно более высокую смертность, если его не диагностировать и не лечить.Боль и желтуха вызываются теми же механизмами, что и холедохолитиаз. Введение бактериальной инфекции (обычно кишечной флоры) в эту обструктивную среду приводит к клиническим проявлениям, показанным выше. В отличие от холецистита, более 90% культур при холангите будут положительными. Эти культуры могут быть положительными из-за широкого спектра патогенов. E. coli, Klebsiella и Enterobacter составляют большинство грамотрицательных культур. Энтерококк составляет множество грамположительных культур.Анаэробы, такие как Bacteroides и Clostridia, часто присутствуют в изолятах смешанной флоры. Пациентам с пентадой Рейнольда и признаками тяжелого сепсиса с возможным септическим шоком требуется более высокий уровень лечения. Лабораторное обследование пациентов с подозрением на патологию желчевыводящих путей является рутинным. Необходимо отправить общий анализ крови и функциональные пробы печени. Липазу также следует направлять при подозрении на патологию желчных камней из-за высокой частоты сочетания желчнокаменного панкреатита. Результаты лабораторных исследований особенно полезны для дифференциации холелитиаза от холедохолитиаза и холангита. Результаты лабораторных исследований не так полезны для дифференциации холелитиаза от холецистита, поскольку эти два заболевания часто выявляются в аналогичных лабораториях. Таблица 1. Результаты лабораторных исследований при различных заболеваниях желчевыводящих путей Лаборатория Холелитиаз Холецистит 16 08 WBC Нормальный Нормальный или ↑ или ↓ (при септическом заболевании) Нормальный Нормальный или ↑ или ↑ или ↓ ↑ или ↓ 0 Нормальный или Незначительный ↑ Нормальный или Незначительный ↑ Нормальный или Незначительный ↑ 8 ↑ 8 ↑ Нормальный Нормальный или Слегка ↑ ↑ ↑ Щелочная фосфатаза Нормальный Слегка ↑ 40 9156 Амилаза / липаза Нормальный Нормальный Нормальный или ↑ (при панкреатите) Нормальный или Как и во всех лабораторных исследованиях, результаты лабораторных исследований должны рассматриваться как единое целое и интерпретироваться на основе представлений пациента и других результатов. При принятии управленческих решений не следует принимать во внимание наличие или отсутствие одного лабораторного значения. Это, как показано в таблице выше, особенно верно в отношении количества лейкоцитов. Отсутствие повышенного количества лейкоцитов не исключает ни одного из этих состояний. Визуализирующие исследования являются основой диагностики заболеваний желчевыводящих путей. Ультразвук (УЗИ) и КТ являются обычными методами для первоначального обследования этих субъектов, в то время как эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ), магнитно-резонансная холангиопанкреатография (МРХП) и сканирование гепатобилиарной иминодиуксусной кислоты (HIDA) служат для дальнейшего подтверждения, а в случае ЭРХПГ , лечите эти условия. Ультразвук Ультразвук — это начальное диагностическое исследование выбора при заболеваниях желчевыводящих путей.Это неинвазивная процедура с низким уровнем риска, которая обычно легко доступна. Ультразвук может быть точным методом выявления желчнокаменной болезни, если его проводят квалифицированные врачи-терапевты у постели больного. Это диагностируется по наличию потенциально подвижного эхогенного материала в желчном пузыре, который отбрасывает глубокие тени (Рисунок 1). Желчные камни за пределами желчного пузыря, однако, могут быть пропущены УЗИ, которое значительно менее чувствительно (<80%, хотя во многих исследованиях намного ниже) при холедохолитиазе.Расширение общего желчного протока, которое диагностируется как> 6 мм у взрослых в возрасте до 60 лет и плюс +1 мм на каждое дополнительное десятилетие, указывает на вероятное присутствие камня желчных протоков или другой обструкции и может наблюдаться при холедохолитиазе и холангите. Чувствительность и специфичность ультразвука при остром холецистите оценивается в 88–94% и 78–80% соответственно. Ультрасонографические данные холецистита включают наличие камней в желчном пузыре, утолщение стенки желчного пузыря (более 3 мм), перихолекистозную жидкость и положительный сонографический признак Мерфи (максимальная болезненность при давлении ультразвукового датчика непосредственно на желчный пузырь).Расширение желчного пузыря и усиление притока крови к желчному пузырю также можно увидеть на допплеровских исследованиях. Исследования широко различаются по прогностической ценности каждого отдельного результата УЗИ брюшной полости при холецистите, но большинство согласны с тем, что наличие нескольких результатов увеличивает общую прогностическую ценность. Изображение 1: УЗИ показывает эхогенный желчный камень 2 см (синяя стрелка) с затененным «хвостом кометы» Источник: Wikimedia Commons, Невит Дилмен, используется с разрешения Изображение 2: США показывает перихолецистную жидкость (синяя стрелка) с камнями на дне изображения Источник: Wikimedia Commons, Mikael Häggström, M.D., используется с разрешения КТ-изображение КТ-изображение является одним из наиболее распространенных начальных методов, используемых для оценки боли в животе в отделении неотложной помощи, и играет важную роль в диагностике желчевыводящих путей. КТ менее чувствительна (<70%), чем УЗИ, при желчекаменной болезни, поскольку многие желчные камни рентгенопрозрачны. Он чувствителен (92%) к обнаружению острого холецистита из-за его способности обнаруживать вздутие желчного пузыря, утолщение стенок и перихолекистозную жидкость.КТ может превзойти ультразвук в выявлении редких осложнений острого холецистита, таких как эмфизематозный холецистит или перфорация ГБ. Он очень чувствителен (> 96%) для выявления обструкции желчных путей, наблюдаемой при холедохолитиазе и холангите. В большинстве случаев УЗИ будет предпочтительнее КТ для первоначальной оценки из-за его меньшего риска и более высокой чувствительности для обнаружения камней. Однако если результаты УЗИ неоднозначны, сканирование HIDA недоступно или все еще рассматривается широкая дифференциация боли в животе пациента, компьютерная томография в отделении неотложной помощи является разумной. Сканирование гепатобилиарной имино-диуксусной кислоты (HIDA) Сканирование HIDA на 90-94% чувствительно к наличию острого холецистита и показано, если УЗИ сомнительно или отрицательно на холецистит при высоком клиническом подозрении. HIDA-сканирование — это процедура ядерной визуализации, в которой используется радиоактивный индикатор (технеций-99m) для оценки функции желчного пузыря. Индикатор вводится внутрисосудисто, циркулирует в печени и выводится с желчью.Нормальный (или отрицательный) HIDA — это визуализация желчного пузыря в течение 1 часа после инъекции индикатора. Отсутствие визуализации желчного пузыря в течение 4 часов после инъекции является положительным результатом исследования и указывает на наличие холецистита или обструкции пузырного протока. Общие недостатки использования сканирования HIDA в отделении неотложной помощи заключаются в том, что сканирование работает хуже, если пациент ел в течение последних 24 часов, и что требуется длительный период наблюдения после введения индикатора (до 4 часов). Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) / магнитно-резонансная холангиопанкреатография (MRCP) ЭРХПГ долгое время считалась золотым стандартом диагностики патологии обструктивных протоков, такой как холедохолитиаз. ERCP используется как для диагностики, так и для лечения заболеваний желчевыводящих путей и протоков поджелудочной железы. В этой технике эндоскоп вводится через желудочно-кишечный тракт в желчевыводящую систему. Рентгеноскопия позволяет визуализировать краситель, введенный в желчевыводящие пути, и выявить обструкции.Во время расширения сфинктера Одди и нанесения краски многие препятствия исчезнут. Это инвазивная процедура, связанная со значительными рисками, включая панкреатит (~ 5%), перфорацию желудочно-кишечного тракта или системы протоков, реакции окрашивания и кровотечение. Из-за этих рисков его использование строго для диагностики сокращается по мере того, как становятся более доступными менее инвазивные диагностические исследования, такие как MRCP и эндоскопическое ультразвуковое исследование. MRCP имеет преимущество высокой точности (как по чувствительности, так и по специфичности) по сравнению с ERCP и не подвергает пациентов инвазивной процедуре, контрастному красителю или задокументированным показателям осложнений, заболеваемости и смертности, которые несет ERCP.MRCP теперь можно использовать, чтобы гарантировать, что ERCP предназначена в основном для пациентов, нуждающихся в терапевтической ERCP. Эпизоды желчной колики, связанные с желчнокаменной болезнью, обычно проходят самостоятельно и должны лечиться симптоматически с помощью противорвотных средств, жидкостей и соответствующих обезболивающих (НПВП и / или опиоидов). Медицинские препараты, такие как урсодезоксихолевая кислота и хенодезоксихолевая кислота (оба ингибируют печеночную секрецию билиарного холестерина и способствуют растворению желчных камней), доступны, но не используются, поскольку они неэффективны.Экстракорпоральная ударно-волновая литотрипсия (аналогичная той, которая проводится при почечных камнях) — это редко выполняемая процедура, предназначенная для разрушения камней в желчном пузыре, часто в сочетании с послеоперационной ЭРХПГ. Они предназначены для пациентов, которые не являются кандидатами на операцию. Окончательным методом лечения симптоматической желчнокаменной болезни является хирургическое удаление желчного пузыря (холецистэктомия). Пациентам могут быть полезны изменения в диете (продукты с низким содержанием жира) до операции. Холедохолитиаз лечится хирургическим или эндоскопическим (ERCP) удалением камня. Первоначальное лечение холецистита и холангита такое же, как и при желчной колике — контроль симптомов с помощью жидкости, противорвотных и анальгетиков. Кроме того, следует рано назначать парентеральные антибиотики широкого спектра действия. Выбор антибиотика в обоих условиях должен охватывать кишечные грамотрицательные бактерии и анаэробы. В легких случаях достаточно цефалоспоринов, таких как цефтриаксон, с метронидазолом (для анаэробного действия). В умеренных и тяжелых случаях целесообразно применять пиперациллин-тазобактам или меропенем в качестве отдельных препаратов.Ванкомицин обычно применяется при послеоперационных инфекциях. Оперативная консультация хирурга обязательна. Холецистэктомия показана при холецистите, но ее можно отсрочить, особенно у тяжелобольных пациентов. ЭРХПГ +/- сфинктеротомия может быть выполнена в случаях холангита, который предположительно вызван закупоркой камня в общем желчном протоке. У пациентов в критическом состоянии в обоих случаях может рассматриваться хирургическая или чрескожная декомпрессия (холецистостомия) с дренажем желчных протоков. Беременным пациенткам с желчнокаменной болезнью следует вести симптоматическое лечение до наступления беременности. Беременные пациенты с холангитом должны лечиться так же, как небеременные (парентеральные антибиотики и ранний дренаж желчных путей), за исключением использования безопасных для беременности антибиотиков (избегать фторхинолонов). Беременным пациентам в первом или втором триместре с острым холециститом, скорее всего, будет проведена холецистэктомия. Беременные пациентки в третьем триместре с острым холециститом обычно проходят испытания с консервативным лечением, чтобы отложить холецистэктомию до послеродового периода из-за более высокой частоты осложнений. У пациентов с острой болью, вызванной этими состояниями, у которых боль контролируется НПВП, морфин является разумным наркотическим средством для снятия боли. Перистальтика и давление сфинктера Одди чрезвычайно чувствительны ко всем наркотикам, однако ни один другой наркотик (включая меперидин) не превосходил морфин в каких-либо исследованиях, основанных на результатах лечения заболеваний желчевыводящих путей для контроля боли. Преимущество морфина в том, что он широко доступен, привычен и действует дольше, чем большинство других доступных опиатов.В частности, по сравнению с меперидином другие опиоиды имеют меньший риск судорог. Пациенты с желчной коликой, симптомы которых улучшаются, могут быть выписаны домой амбулаторно к хирургу общего профиля для рассмотрения возможности плановой холецистэктомии. Им следует посоветовать немедленно вернуться при появлении признаков осложнений, связанных с камнями в желчном пузыре, таких как длительные симптомы (> 6 часов) и / или симптомы, связанные с лихорадкой (> 100,4 ° F) или желтухой. Большинство пациентов с холедохолитиазом должны быть госпитализированы для окончательного лечения из-за высокой частоты сопутствующих осложнений, таких как холангит, панкреатит, перфорация желчного пузыря и гангрена. Все пациенты с острым холециститом и холангитом должны быть госпитализированы для внутривенного введения антибиотиков и возможного хирургического вмешательства. При наличии признаков сепсиса, дисфункции органов-мишеней или гипотонии может потребоваться госпитализация. Получите полный анамнез и физическое обследование, обращая особое внимание на продолжительность боли (> 6 часов). Помните, что сопутствующие симптомы, такие как лихорадка или желтуха, являются признаками более серьезной патологии желчевыводящих путей, такой как холецистит или холангит. Признак Мерфи — это специфический маневр, а не только боль при пальпации RUQ; Пациент должен прекратить вдыхание при пальпации. Тем не менее, ультразвуковой признак Мерфи — это то место, где пациент испытывает максимальную боль, когда датчик датчика оказывает давление непосредственно на желчный пузырь. Общий анализ крови, LFT и липаза — это рутинные лаборатории для оценки патологии желчевыводящих путей. Ультразвук является предпочтительным методом первичной визуализации, он очень чувствителен и специфичен для камней. Пациенты с неосложненной желчной коликой могут наблюдаться в клинике с симптоматическим контролем и изменением диеты. Пациентам с холециститом и холангитом следует назначать антибиотики широкого спектра действия и жидкостную реанимацию, особенно при наличии признаков сепсиса при поступлении. Ранняя консультация хирурга важна при холецистите и холангите. Ставятся две большие капельницы, и пациенту проводят инфузионную реанимацию и обезболивают. Применяются антибиотики широкого спектра действия. Выявлена триада Шарко, что приводит к подозрению на патологию желчевыводящих путей, в частности, холангит. УЗИ, проведенное у постели больного, показывает множественные желчные камни без утолщения стенки желчного пузыря, перихолекистозной жидкости или ультразвукового признака Мерфи, но размер общего желчного протока составляет 10 мм. Срочно проводится консультация по общей хирургии и пациент госпитализирован.MRCP, выполненный позже в тот же день, подтверждает общую обструкцию желчных протоков, а ERCP выполняется с отхождением камня и улучшением симптомов. Впоследствии пациенту выполняется лапароскопическая холецистэктомия для предотвращения рецидива. Желчь — это жидкость, вырабатываемая в печени. Желчь содержит различные вещества, включая желчные пигменты, соли желчных кислот, холестерин и лецитин.Желчь проходит по крошечным трубочкам, называемым желчными протоками. Желчные протоки соединяются (как ветви дерева), образуя главный желчный проток. Желчь постоянно капает по желчным протокам в основной желчный проток, а затем в начальную часть тонкой кишки (тонкий кишечник). Он помогает переваривать пищу, особенно жирную. Желчный пузырь находится под печенью в правой части верхней части живота. Это похоже на мешок, который соединяется с основным желчным протоком с помощью небольшой трубки, пузырного протока. Это «резервуар», в котором хранится желчь.Желчный пузырь сжимается (сокращается), когда мы едим. Это выводит накопленную желчь обратно в главный желчный проток. У большинства людей с камнями в желчном пузыре нет никаких симптомов или проблем, и они не знают о них. Обычно камни просто остаются в желчном пузыре и не причиняют вреда. Однако примерно у каждого третьего человека с камнями в желчном пузыре появляются симптомы. Это сильная боль в верхней части живота. Боль обычно сильнее проявляется в правой части, чуть ниже ребер, потому что камень застревает в пузырном протоке, который вызывает небольшая трубка, соединяющая желчный пузырь с основным желчным протоком.Затем желчный пузырь сильно сжимается (сжимается), чтобы вытеснить камень, и это вызывает боль. Боль уменьшается и проходит, если желчный камень выталкивается в желчный проток (а затем, как правило, в кишечник), или если он снова попадает в желчный пузырь. Боль от желчной колики может длиться всего несколько минут, но чаще всего несколько часов. Сильная боль может случиться только один раз в вашей жизни или может вспыхивать время от времени. Иногда время от времени возникают менее сильные, но незначительные боли, особенно после жирной еды, когда желчный пузырь сокращается больше всего. Ультразвуковое сканирование и анализы крови являются наиболее распространенными исследованиями. Иногда могут потребоваться другие исследования, включая различные типы сканирования. Как только камни в желчном пузыре начинают давать симптомы, лучшее лечение — хирургическое вмешательство. Пациентам, у которых есть высокий риск повторного образования камней в главном желчном протоке, можно назначить лекарство для растворения мелких камней, чтобы предотвратить образование камней в желчном пузыре. Это воспаление желчного пузыря.В большинстве случаев считается, что причиной холецистита являются камни в желчном пузыре. Кажется, что происходит то, что желчный камень застревает в пузырном протоке (это трубка, по которой желчь выводится из желчного пузыря в желчный проток). Затем желчь накапливается в желчном пузыре, который растягивается (раздувается). Из-за этого воспаляются стенки желчного пузыря. В некоторых случаях воспаленный желчный пузырь инфицируется. Инфицированный желчный пузырь более подвержен осложнениям. Симптомы обычно развиваются быстро и включают боль в животе, повышенную температуру и общее недомогание.В некоторых случаях желтуха может возникнуть, когда желчные камни застрянут в желчном протоке. Таким образом, желчь не может попасть в кишечник и просачивается в кровоток. Это вызывает пожелтение пациента (желтуху). Камень со временем может попасть в кишечник. Однако обычно требуется процедура по удалению камня из желчного пузыря, застрявшего в желчном протоке. Осложнения холецистита включают прогрессирование в тяжелую инфекцию, распад ткани желчного пузыря (гангренозный), заражение крови (сепсис), разрыв желчного пузыря (перфорация) и образование канала (свища) между желчным пузырем и кишечником в результате продолжающегося воспаления.Все эти осложнения очень серьезны и могут быть опасными для жизни. Ультразвуковое сканирование обычно проводится для уточнения диагноза. Это безболезненный тест, при котором для сканирования брюшной полости используются звуковые волны. Ультразвуковое сканирование обычно позволяет обнаружить камни в желчном пузыре и оценить воспаление желчного пузыря. Если диагноз вызывает сомнения, можно сделать другое более подробное сканирование. Для лечения холецистита требуется госпитализация. Для отдыха желчного пузыря пациенту не разрешается есть и пить в течение первых 24-48 часов.Жидкости, обезболивающие и антибиотики вводятся непосредственно в вену через капельницу. При таком начальном лечении желчный камень, вызвавший закупорку, часто возвращается обратно в желчный пузырь, и воспаление и симптомы часто проходят. Хирургия — это окончательное лечение холецистита, вызванного желчными камнями. Его проводят после того, как инфекция уляжется — обычно через несколько недель. Операция «замочная скважина», лапароскопическая холецистэктомия, в настоящее время является наиболее распространенным способом удаления желчного пузыря. Если вам не удаляли желчный пузырь, есть разумный шанс, что у вас не будет больше проблем, если воспаление пройдет.Однако есть также большая вероятность, что в будущем у вас будут новые приступы холецистита. Вот почему обычное лечение — удаление желчного пузыря. После операции не влияет на способность организма переваривать пищу. Желчь по-прежнему течет из печени в кишечник после удаления желчного пузыря. Обычно вы можете нормально питаться без каких-либо проблем. Однако до половины людей, которым удалили желчный пузырь, время от времени могут испытывать легкую боль в животе или вздутие живота.Это может быть более заметно после жирной еды. Некоторые люди замечают учащение стула (движений или фекалий) после удаления желчного пузыря. Это похоже на легкий понос. Если возникнут проблемы, его можно вылечить противодиарейными препаратами. Диагностическое обследование
916 916 916 которые обычно проявляются желтухой и закупоркой общего желчного протока (холедохолитиаз и холангит), часто имеют повышенный билирубин и щелочную фосфатазу.Состояния, вызванные воспалением и инфекциями (холецистит и холангит), могут иметь нарушения в количестве лейкоцитов. Диагностическая визуализация
Лечение
Распоряжение
Жемчуг и ловушки
Разрешение случая
Ссылки
Неотложная помощь по поводу желчнокаменной болезни | Желчь | Желчная колика | Холецистит
Что такое желчь?
Симптомы
Желчная колика
Расследования
Холецистит


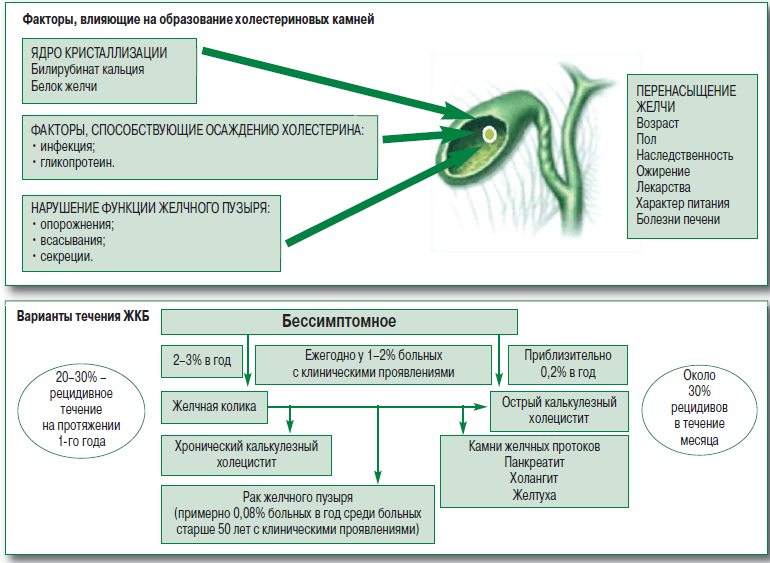
 Также боль может появляться из-за тяжелых эмоциональных или физических перегрузок.
Также боль может появляться из-за тяжелых эмоциональных или физических перегрузок.
