Ишиас седалищного нерва: симптомы, лечение, диагностика заболевания
Невролог (алголог)
Василенко
Марина Геннадьевна
Стаж 25 лет
Руководитель Центра лечения боли, врач-невролог-алголог , член общества неврологов и нейрохирургов, Российского общества по изучению боли, Ассоциации междисциплинарной медицины, International Association for the Study of Pain (IASP)
Записаться на приемИшиас седалищного нерва – воспалительное заболевание, которое по степени причиняемого им дискомфорта включено в перечень самых болезненных патологий человека. Седалищный нерв является самым крупным нервным волокном в человеческом организме, соединяющим позвоночный столб с нижней конечностью. Он начинается в области поясницы и заканчивается в фалангах пальцев ноги. Это парный орган, присутствующий в обеих нижних конечностях. При сдавлении нервного волокна возникает сильная боль, которая локализуется в области крестца, распространяется на ягодицу, бедренную часть и ниже вплоть до стопы.
Симптоматика заболевания
Важнейшими симптомами ишиаса седалищного нерва являются:
- боль, локализованная в любом участке тела вдоль прохождения нервного волокна: в нижней части спины, ягодице, задней поверхности бедра, голени, стопе;
- потеря чувствительности, онемение нижней конечности по ходу нервного волокна;
- парестезия – покалывающие ощущения, «мурашки» в стопе и пальцах ног.
Характер боли чаще всего стреляющий, но она может быть и жгучей, тупой, ноющей и т.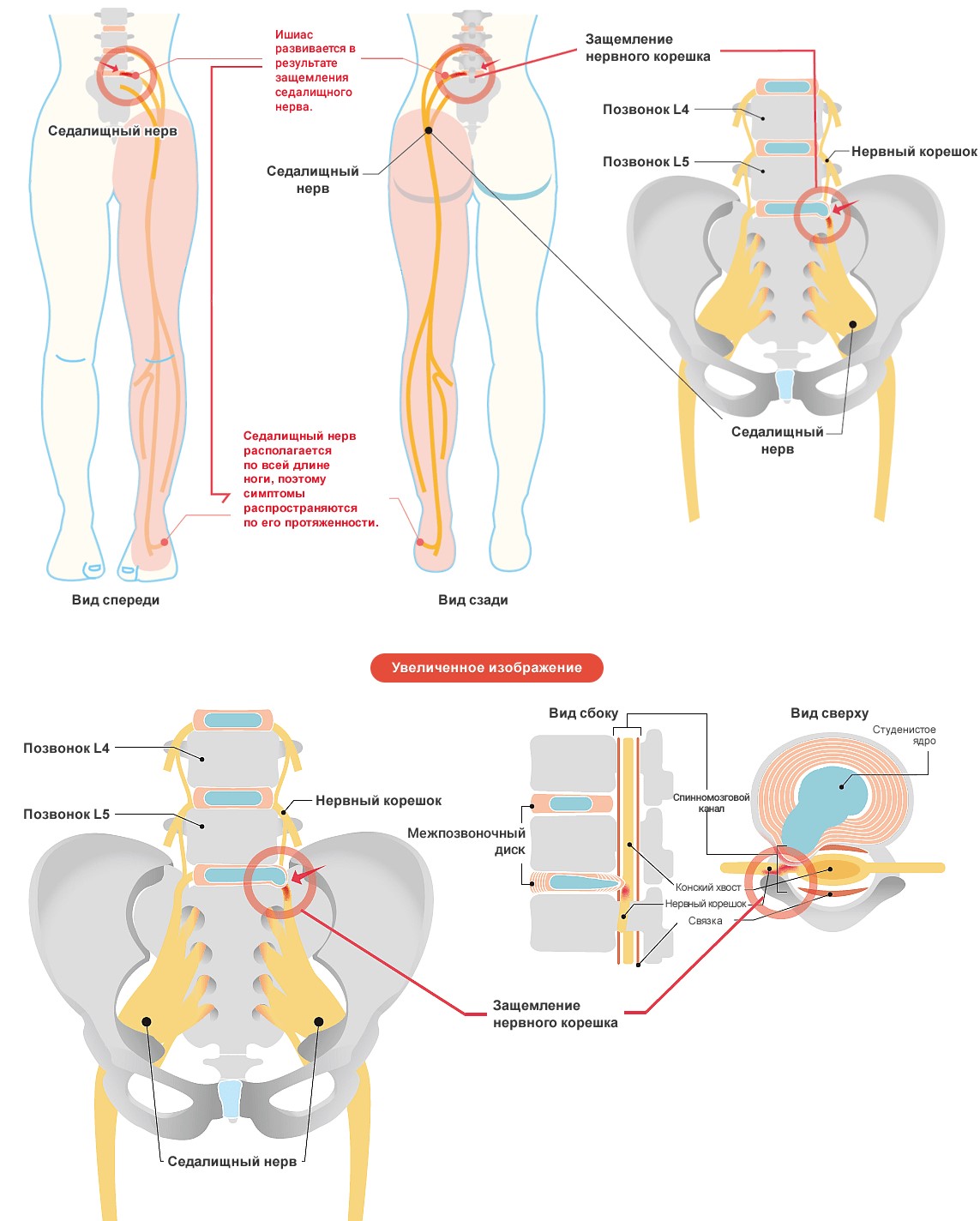
Причины
Ишиас седалищного нерва – заболевание, которое может быть вызвано целям рядом причин вертеброгенного, т. е. связанного с позвоночником, либо невертеброгенного характера.
- Сдавливание седалищного нерва либо его ответвления – самая распространенная причина болей, возникающих вследствие деформации, грыжи межпозвонкового диска, воспаления грушевидной мышцы либо при смещении позвонка.
- Травмы нижнего отдела позвоночника, таза или конечности могут привести к сдавлению нерва и поражению нервных окончаний.
- Дегенеративно-дистрофические изменения в строении позвоночника – остеохондроз, спондилоартроз – приводят к компрессии седалищного нерва.
- Инфекционные заболевания – скарлатина, грипп, малярия и др. – сопровождаются выделением токсинов, приводящих к воспалению нервного волокна.
- Токсины, попадающие в организм извне – на производстве, при употреблении алкогольных напитков, – тоже могут вызвать воспаление.
- Системные заболевания – сахарный диабет, подагра и др. – становятся фоном для появления болей.
- Злокачественная или доброкачественная опухоль, сдавливающая нерв, – еще одна вероятная причина патологии.
- Переохлаждение или неумеренные физические нагрузки порой становятся началом воспалительного процесса.
Некоторые специалисты в отдельную группу причин выделяют психосоматику ишиаса седалищного нерва, считая, что болезнь может развиваться на фоне чрезмерного психологического напряжения, стресса, хронической усталости, страха либо фобии.
Постановка диагноза
Для этого заболевания характерна достаточно сложная диагностика, первым этапом которой становится проведение рефлексологических тестов на сгибание и разгибание ноги. Чтобы окончательно прояснить клиническую картину, по мере необходимости назначают:
Задачей невролога является выявление характерных для ишиаса симптомов, и лечение должно быть направлено на устранение причин компрессии нервного волокна.
Лечение
Выбор терапевтических методов зависит от того, насколько выражены клинические проявления заболевания. При первичном обращении к неврологу превалируют консервативные методы лечения ишиаса седалищного нерва:
- нестероидные противовоспалительные препараты;
- гормональные препараты для наиболее тяжелых случаев;
- анальгетики, устраняющие болевой синдром;
- спазмолитики, миорелаксанты.
Огромное значение придается всевозможным физиотерапевтическим методам, которые применяют как во время обострений (УВЧ, электрофорез, лазерную либо магнитную терапию), так и по их окончании.
Массаж при ишиасе седалищного нерва оказывает огромную пользу, существенно продлевая периоды ремиссии. В зависимости от характера сдавливающего фактора, пациенту может быть назначен общий массаж для расслабления спинных мышц, лечебный, точечный или баночный. Во многих случаях немалую пользу приносят иглорефлексотерапевтические сеансы.
Лечебная гимнастика при ишиасе седалищного нерва – еще одна крайне полезная методика, широко используемая по окончании острой фазы болезни. Умеренные физические нагрузки, направленные на укрепление мышечного корсета и улучшение кровоснабжения тканей спины, таза и конечностей, позволяют пациентам поддерживать свой организм в хорошей физической форме и не допускать повторения приступов боли.
Статистика
Ишиас седалищного нерва является достаточно распространенным заболеванием в возрастной группе от 35 до 50 лет.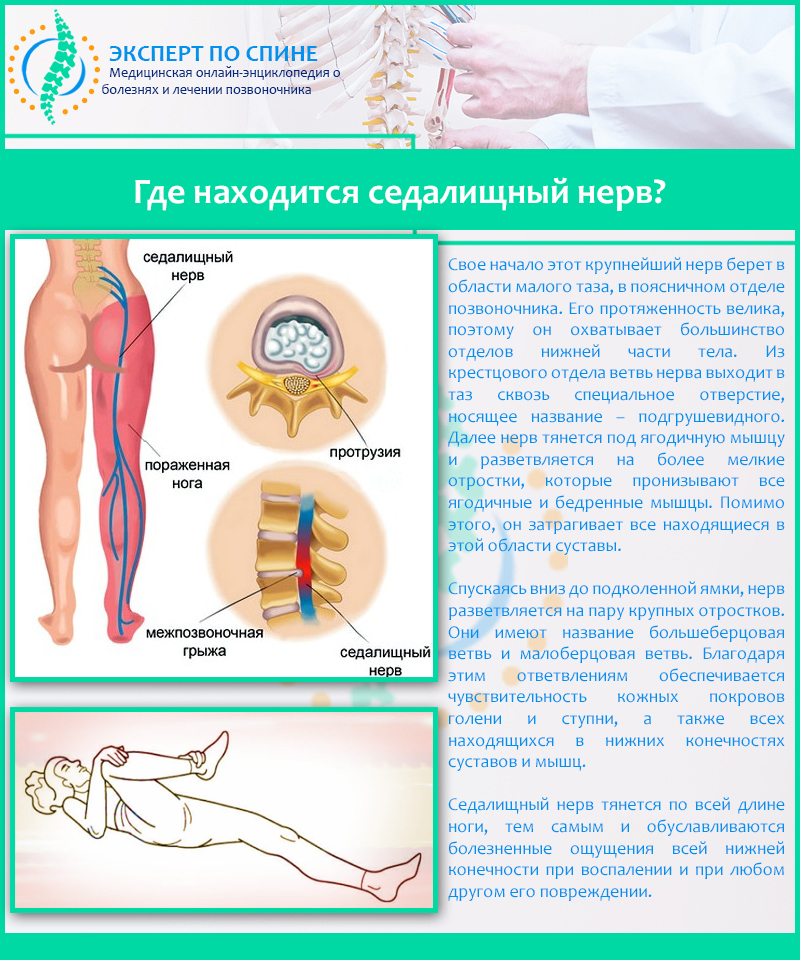 Именно на наиболее активный возраст приходится основное число первичных обращений к врачу. Заболевание чаще поражает мужчин, чем женщин. По оценкам некоторых специалистов, в течение всей жизни до 40% людей хотя бы раз испытывали приступ боли в крестцовом отделе поясницы, ягодице или задней части бедра, однако не у всех эти приступы приобретают хронический затяжной характер. Случаи обращения к врачу составляют около 20-25 человек на 100 тысяч населения.
Именно на наиболее активный возраст приходится основное число первичных обращений к врачу. Заболевание чаще поражает мужчин, чем женщин. По оценкам некоторых специалистов, в течение всей жизни до 40% людей хотя бы раз испытывали приступ боли в крестцовом отделе поясницы, ягодице или задней части бедра, однако не у всех эти приступы приобретают хронический затяжной характер. Случаи обращения к врачу составляют около 20-25 человек на 100 тысяч населения.
Диагностика и лечение ишиаса седалищного нерва в Москве
АО «Медицина» приглашает москвичей и гостей столицы на консультации по поводу диагностики и лечения ишиаса седалищного нерва. К вашим услугам – наиболее современная диагностическая и физиотерапевтическая аппаратура, а также квалификация и опыт медицинского персонала. В нашей клинике ведут прием неврологи и ортопеды высшей категории, которые смогут в самый короткий срок снять боль и вернуть вас к полноценной жизни. Позвоните нам, чтобы записаться на прием к специалисту, или оставьте заявку онлайн на нашем сайте.
Вопросы и ответы
Какой врач лечит ишиас седалищного нерва?
При появлении болей следует не откладывая обратиться к квалифицированному неврологу, чтобы провести необходимые диагностические процедуры и определить оптимальный метод лечения ишиаса седалищного нерва.
Как спать при ишиасе седалищного нерва?
Сильные боли часто создают помехи для здорового сна. Чтобы уменьшить вероятность их возникновения, необходимо позаботиться об ортопедическом матрасе умеренной мягкости, на котором спина будет сохранять естественный прогиб во время сна. Полезно подкладывать под больную ногу небольшую подушку или сложенное одеяло. Подушка под головой тоже должна быть ортопедической, разгружающей позвоночник. Оптимальная поза для сна – на боку, с больной ногой, лежащей на здоровой или рядом на специальной подушке.
Что делать при ишиасе седалищного нерва?
Если начался приступ сильной боли, необходимо, в первую очередь, зафиксировать спину при помощи плотного шарфа или платка, после чего лечь в постель, приняв удобную позу, и укрыться теплым одеялом. Для уменьшения боли можно принять универсальный болеутоляющий препарат – ибупрофен, диклофенак, анальгин, индометацин. Не следует заниматься самолечением, так как оно может привести к еще более тяжелому течению болезни. После того, как боль хотя бы немного утихнет, необходимо посетить невролога.
симптомы и диагностика ишиаса, цены
Ишиас (ущемление седалищного нерва) – причина страданий, нуждающаяся в качественном лечении!
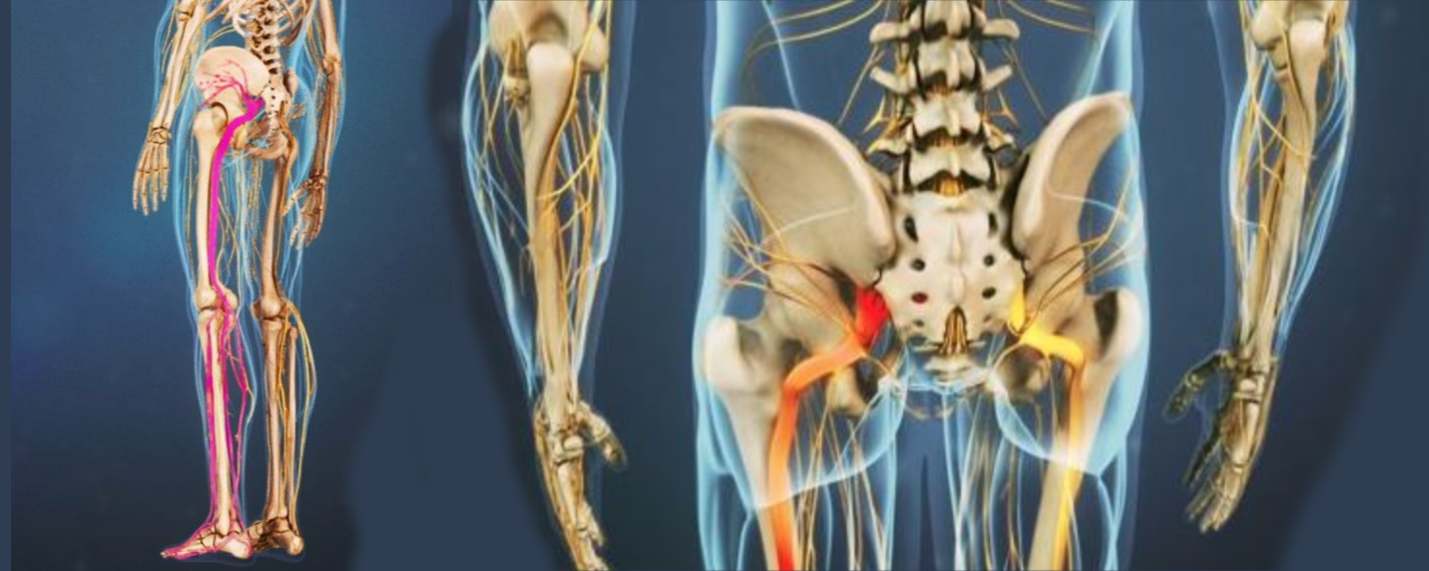
Седалищный нерв – наиболее длинный и мощный нерв нашего организма, обеспечивающий чувствительную и двигательную иннервацию кожи и мышц нижних конечностей. Образован он несколькими волокнами, идущими из нижнепоясничного и верхнекрестцового отделов позвоночника.
Именно в поясничном отделе позвоночника нервные волокна, образующие седалищный нерв, часто ущемляются в местах выхода из спинномозгового канала. Причина заболевания – смещение хрящевых межпозвонковых дисков, или дисковая грыжа. Ущемление волокон седалищного нерва проявляется их воспалением, невритом, или ишиасом.
Симтомы ишиаса (ущемления седалищного нерва)
Пациент с диагнозом ишиас испытывает интенсивную жгучую боль, распространяющуюся с поясницы на ягодичную область и далее – на заднюю поверхность бедра, голени, подошвенную область стопы. Самостоятельное передвижение при этом затруднено. В дальнейшем хронически протекающий неврит осложняется стойкой хромотой и атрофией мышц нижней конечности. Устранение ущемления седалищного нерва в клинике «Чудо доктор» поможет обрести утраченные двигательные функции.
Преимущества диагностики и лечения ишиаса седалищного нерва в клинике «Чудо Доктор»:
- Специалисты
Диагностикой и лечением ущемления седалищного нерва занимаются опытные специалисты – неврологи-рефлексотерапевты.
- Инструментальная диагностика
С помощью современной рентгенологической аппаратуры, обладающей высокой разрешающей способностью, мы диагностируем структурные нарушения со стороны поясничного отдела позвоночника. Состояние нервных волокон седалищного нерва можно оценить на основе данных МРТ – магнитно-резонансной томографии.
Ущемление седалищного нерва зачастую развивается на фоне различных заболеваний и обменных нарушений. Методом лабораторных анализов мы выявляем эти нарушения.
Три причины для лечения ишиаса в клинике «Чудо Доктор»
- Вызов врача на дом
По вполне понятным причинам пациенту с ущемлением седалищного нерва очень трудно самостоятельно посетить медучреждение. В таком случае больной может вызвать специалиста-невролога на дом. - Комплексный подход
В ходе лечения мы устраняем не только непосредственно седалищный неврит, но и его причины – заболевания, выявленные в ходе диагностики. - Нетрадиционные методы
Наряду с общепринятыми методами лечения седалищного неврита мы применяем нетрадиционные методы. Среди них – акупунктура (иглоукалывание), мануальная терапия, гирудотерапия (лечение пиявками).
Лечение ущемления седалищного нерва в клинике «Чудо Доктор»
Лечение проводится в несколько этапов. Вначале нужно устранить боль, облегчив тем самым состояние пациента. С этой целью мы проводим блокады нерва местными анестетиками, которые по своей силе и продолжительности действия намного превосходят традиционный новокаин. Однако обезболивание практически не влияет на воспалительный процесс, поэтому пациент проходит курс противовоспалительного и общеукрепляющего лечения.
После того как боль утихла и острая фаза воспаления прошла, врачи приступают к дальнейшему лечению. Оно включает в себя массаж, мануальную терапию, иглорефлексотерапию, лечебную физкультуру. Цель данных мероприятий – освободить ущемленные нервные волокна, улучшить в них обменные процессы и восстановить утраченные двигательные функции.
Цель данных мероприятий – освободить ущемленные нервные волокна, улучшить в них обменные процессы и восстановить утраченные двигательные функции.
Ущемление седалищного нерва можно и нужно устранить Обращайтесь в «Чудо Доктор» – и наши врачи помогут вам!
Лечение защемления седалищного нерва в Екатеринбурге
Седалищный нерв — самый протяженный в нервной системе человека. Он отвечает за мышечную функцию ног и их чувствительность. Поэтому, если происходит защемление седалищного нерва и его воспаление (ишиас), боль может затрагивать поясницу, заднюю поверхность бедра и всю длину ноги до пятки и кончиков пальцев.
В запущенных стадиях ущемление может спровоцировать проблемы с потенцией и полную потерю чувствительности ног ниже колена.
Особенности и симптомы защемления
Главная причина появления болей — изношенность межпозвоночных дисков и позвонков. Они смещаются и начинают давить на нервные корешки. В группу риска попадают люди старше 40 лет. Однако встречается защемление седалищного нерва и у молодых пациентов от 25 лет.
Комментарий вертебролога
«Защемление» (компрессия) седалищного нерва чаще встречается у мужчин, что связано с увеличенными физическими нагрузками, длительным пребыванием в положении сидя (водители и представители других профессий), неправильным выполнением движений, особенно при поднятии тяжести. У женщин заболевание обычно проявляется в родовой и послеродовой период и связано со смещением центра тяжести, увеличением давления внутри полости малого таза, а также изменением обмена веществ в этот период.
Лапаев Сергей ВладимировичВ зависимости от степени защемления нерва боль может быть как острой, нестерпимой, так и тупой, ноющей.
Находитесь не в Екатеринбурге?
Симптоматика защемленного нерва
- боли по задней части ноги, они усиливаются при движении и ходьбе
- затрудненность ходьбы
- слабость в ноге, онемение, покалывание
- острая боль при переносе веса тела на одну ногу
- боль в области ягодицы + иногда в поясничном отделе
- снижение тонуса мышц
Если к защемлению нерва присоединяется воспаление, появляются и такие признаки, как:
- отек
- покраснение
- повышение температуры тела
- боль при мочеиспускании
Характерная особенность болей при защемлении нерва — их исчезновение в состоянии покоя и появление при любом напряжении.
Лечение защемления седалищного нерва в Екатеринбурге
В острой фазе заболевания запрещены физические нагрузки и стрессы. Комплекс мер терапии подбирается индивидуально, исходя из состояния больного.
Как правило, лечение длительное и затрагивает не только острый период, но и период после снятия болевого синдрома. Во время лечения пациенту нужно соблюдать покой и, по назначению, носить специальный фиксирующий пояс. Только такой подход позволяет достичь стабильных положительных результатов.
Лечение защемления седалищного нерва можно пройти в центре профилактики и реабилитации «Эволайф». Наши специалисты сделают все, чтобы помочь вам избавиться от боли и восстановить нормальное функционирование седалищного нерва.
Высококвалифицированный специалист проведет осмотр и диагностику, назначит эффективную терапию, направленную на устранение спазмов, восстановление обменных процессов в межпозвоночных дисках и освобождение зажатых нервных окончаний.
Иглоукалывание при защемлении седалищного нерва оказывает быстрое обезболивающее действие, поскольку влияет на первопричину воспаления. Процедура дает облегчение симптомов и стойкие результаты.
Тракционная терапия создает необходимые условия для восстановления структур диска. В результате устраняются боли, разгружаются межпозвоночные диски, суставы и суставные хрящи.
Восстанавливает здоровье межпозвоночных суставов, активизирует проблемные мышцы, укрепляет нейромышечную связь. Упражнения проводятся на медицинском тренажере «Ормед-кинезо»
Воздействие низкочастотными импульсными токами доказало эффективность в борьбе с различными патологиями. В результате лечения улучшается питание и кровоснабжение тканей, повышается мышечный тонус, снимаются спазмы и боль.
диагностика, восстановительное лечение в ЦКБ РАН, Москва
Ишиалгия (Sciatica) — боль в пояснице, распространяющаяся по заднее-наружной поверхности бедра на голень и стопу.
6 главных причин образования ишиалгии
Различные заболевания поясничного отдела позвоночника могут вызывать ишиалгию. Ишиалгия часто описывается как боль в ногах от средней до интенсивной. Она вызывается компрессией одного или нескольких из пяти пар нервных корешков в поясничном отделе позвоночника. Иногда доктора называют ишиалгию радикулопатией. Радикулопатия – это медицинский термин, используемый для описания боли, онемения, покалывания и слабости в руках или ногах, вызванной проблемами нервного корешка. Если проблема нерва имеется в шейном отделе, то это состояние называют шейной радикулопатией. Так как ишиалгия поражает поясничный отдел, то её также называют поясничной радикулопатией.
Причины болей
5 пар нервных корешков в пояснично-крестцовом отделе объединяются с созданием седалищного нерва. Начинаясь с задней поверхности таза (крестца), седалищный нерв идет сзади под ягодицами и вниз через тазобедренный сустав в нижние конечности. Нервные корешки это не отдельные структуры, а часть общей нервной системы тела, способные передавать боль и ощущения в другие части тела. Радикулопатия вызывается компрессией нервного корешка, разрывом диска или разрастанием кости на промежутке до его соединения с седалищным нервом.
Компрессия седалищного нерва
Некоторые виды заболеваний позвоночника могут вызвать компрессию спинального нерва и ишиалгию или поясничную радикулопатию. Ниже перечислены 6 наиболее распространенных из них:
- грыжа диска;
- стеноз поясничного отдела позвоночника;
- спондилолистез;
- травма;
- синдром грушевидной мышцы;
- опухоли позвоночника.
Протрузия или грыжа диска
Протрузией диска называют такое состояние, когда центральная гелеобразнаая часть диска (студенистое ядро) выпирает в сторону позвоночного канала, при этом не нарушена целостность наружной стенки диска (фиброзного кольца).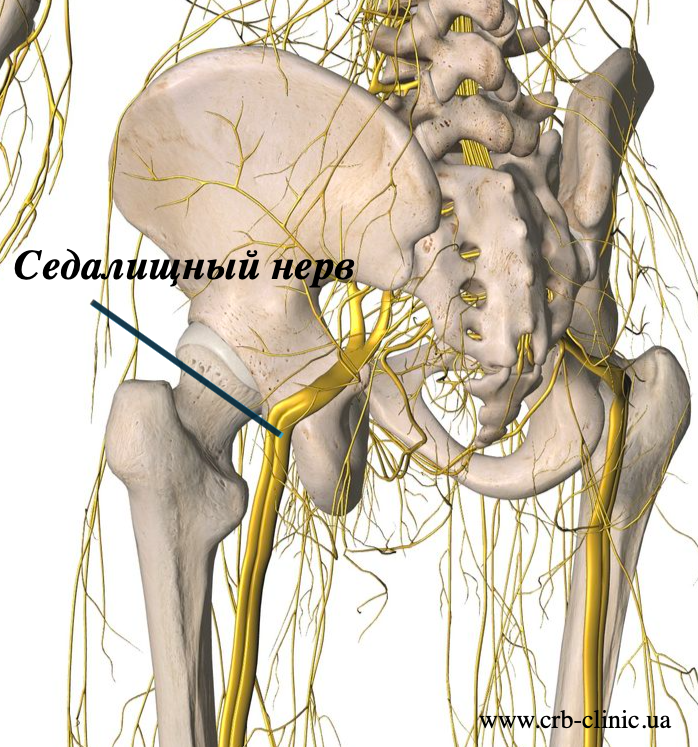 Грыжа диска образуется в том случае, когда студенистое ядро выходит за пределы фиброзного кольца. При протрузии либо при грыже диска, выпирающая часть диска может сдавливать прилегающий нервный корешок и вызывать ишиалгию. Последствия при грыже диска хуже. При этом выпавшее ядро диска не только вызывает прямую компрессию нервного корешка, но в тоже время вещество диска содержит кислоту, химический раздражитель (гиалуроновую кислоту), которая вызывает воспаление нерва. Компрессия нерва и раздражение вызывают воспаление и боль, часто приводя к онемению конечностей, покалыванию и слабости мышц.
Грыжа диска образуется в том случае, когда студенистое ядро выходит за пределы фиброзного кольца. При протрузии либо при грыже диска, выпирающая часть диска может сдавливать прилегающий нервный корешок и вызывать ишиалгию. Последствия при грыже диска хуже. При этом выпавшее ядро диска не только вызывает прямую компрессию нервного корешка, но в тоже время вещество диска содержит кислоту, химический раздражитель (гиалуроновую кислоту), которая вызывает воспаление нерва. Компрессия нерва и раздражение вызывают воспаление и боль, часто приводя к онемению конечностей, покалыванию и слабости мышц.
Стеноз поясничного отдела позвоночника
Стеноз позвоночного канала проявляется компрессией нерва и наиболее часто поражает людей зрелого возраста. Боль в нижних конечностях, похожая на ишиалгию, может быть результатом стеноза позвоночного канала поясничного отдела позвоночника. Боль обычно позиционная, проявляющаяся при изменении положения тела, вставании или хождении и облегчающаяся при сидении. Нервные корешки ответвляются от спинного мозга и выходят через фораминальное отверстие, ограниченное костями и связками. Нервные корешки выходят из этих отверстий и иннервируют другие части тела. Когда эти отверстия становятся узкими и вызывают компрессию нерва, в этом случае используется термин фораминальный стеноз.
Спондилолистез
Спондилолистез наиболее часто поражает поясничный отдел позвоночника. При этом вышележащий позвонок смещается по отношению к нижележащему. Когда позвонок соскальзывает и смещается, происходит ущемление нервного корешка, что вызывает ишиалгические боли в ногах. Спондилолистез разделяют на врожденный и приобретенный (вследствие дегенеративных изменений, травмы, физической нагрузки или поднятии тяжестей.
Травма
Ишиалгия может быть результатом прямой компрессии нервного корешка, вызванной внешними силами на пояснично-крестцовый отдел позвоночника. Например, при дорожно-транспортной травме, падении и т. д. Это воздействие может повреждать нервы, когда фрагменты сломанной кости вызывают компрессию нервов.
д. Это воздействие может повреждать нервы, когда фрагменты сломанной кости вызывают компрессию нервов.
Синдром грушевидной мышцы
Этот синдром назван по имени грушевидной мышцы и боль вызывается при раздражении этой мышцей седалищного нерва. Грушевидная мышца локализуется в тазовой области, соединяет бедренную кость и участвует во вращении бедра. Седалищный нерв проходит под грушевидной мышцей. Синдром грушевидной мышцы развивается при спазме этой мышцы, таким образом сдавливая седалищный нерв. Из-за недостаточной информативности рентгеновских снимков и магнитно-резонансной томографии диагностика этой патологии затрудняется.
Опухоли позвоночника
Опухоли позвоночника характеризуются патологическим ростом тканей и делятся на доброкачественные и злокачественные. Встречаемость опухолей позвоночника довольно редкая. Однако при развитии опухоли поясничного отдела позвоночника имеется риск развития ишиалгии из-за компрессии нервного корешка.
Лечение ишиалгии
Для создания лечебного плана необходима диагностика, включающая неврологический осмотр, рентгеновский снимок и магнитно-резонансную томографию. В зависимости от причины ишиалгии имеется несколько вариантов лечения. Консервативная терапия включает изменение активности, физиотерапевтические процедуры, противовоспалительную терапию и различного вида блокады для снятия воспаления нервного корешка. Хирургическое лечение включает в себя удаление грыжи диска через маленький разрез (микродискэктомия), а при стенозе — проведение декомпрессивной операции с частичным либо полным удалением дуги позвонка (ламинэктомия).
Воспаление седалищного нерва | EMC
Европейская клиника спортивной травматологии и ортопедии (ECSTO) осуществляет диагностику и лечение заболеваний опорно-двигательного аппарата, к которым относится воспаление седалищного нерва. Квалифицированная медицинская помощь в клинике ECSTO соответствует мировым стандартам благодаря современному оборудованию, последним достижениям медицины и сплоченному коллективу единомышленников. Обратившись в клинику ECSTO, Вы можете быть уверены, что будет сделано все возможное для достижения наилучших результатов.
Обратившись в клинику ECSTO, Вы можете быть уверены, что будет сделано все возможное для достижения наилучших результатов.
Среди жалоб, с которыми к нам часто обращаются пациенты, нередко можно слышать о воспалении седалищного нерва, более известного в медицинском мире как ишиас. По разным данным это заболевание развивается у 13-40 человек из 100. Типичные симптомы — боль разной степени выраженности по задней поверхности ноги от ягодицы и ниже, часто усиливающаяся при наклоне вперед или при поднимании прямой ноги вверх из положения лежа. Часто боль усиливается в положении сидя при давлении на ягодицу пораженной стороны. Утреннее ухудшение симптомов также характерно для этого заболевания. Боль может быть ярко выражена и вызывать ограничения и дискомфорт в повседневной жизни: невозможность сидеть, водить машину, ходить, заниматься спортом и другие.
При легких формах ишиаса есть шанс спонтанного выздоровления, однако риск перехода заболевания в хроническую форму достаточно высок. На момент начала заболевания спрогнозировать ход болезни невозможно, поэтому необходимо тщательное обследование и лечение на как можно более ранних стадиях.
Причины:
-
грыжа межпозвоночного диска (одна из наиболее частых причин ишиаса).
-
сужение межпозвонковых отверстий при остеохондрозе, вследствие чего происходит сдавливание нервных корешков и воспаление седалищного нерва;
-
переохлаждение организма;
-
травмы опорно-двигательного аппарата;
-
опухоль;
-
диабет;
-
абсцесс;
-
инфекции в области таза.
Отметим, что ишиас при беременности является частым явлением, т.к. из-за комплексных изменений в осанке и механике движений позвоночного столба уменьшаются поперечные размеры межпозвоночных отверстий, что приводит к сдавлению нервных корешков.
Диагностика
Диагноз ставится на основании данных, полученных при комплексном обследовании под руководством врача-невролога. Специалист назначит все необходимые инструментальные обследования (рентгенографию позвоночного столба и МРТ поясничного отдела позвоночника), а также при необходимости привлечет специалистов смежных специальностей для проведения дообследования и лечения ишиаса – реабилитолога, мануального терапевта, нейрохирурга.
Лечение воспаления седалищного нерва
Курс лечения выбирается в зависимости от причины и стадии заболевания. В подавляющем большинстве случаев проводится консервативное лечение, включающее прием лекарственных средств и проведение физиотерапевтических процедур, массажа, гимнастики и мануальной терапии.
Если боль не проходит, несмотря на лечение, проводится миниинвазивное хирургическое вмешательство, которое направлено на устранение причины ишиаса, например, межпозвоночной грыжи. Отметим, что хирургическое лечение показано только в крайнем случае.
Европейская клиника cпортивной травматологии и ортопедии осуществляет диагностику и лечение заболеваний опорно-двигательного аппарата с использованием современного оборудования и передовых методик лечения. Квалифицированные специалисты клиники ECSTO сделают все возможное, чтобы достичь положительных результатов в лечении.
Обратившись в нашу клинику, Вы можете быть уверены в том, что Вас проконсультирует опытный доктор, занимающийся лечением данной патологии. Кроме того, Вы сможете пройти курс консервативной терапии в одном из самых современных отделений реабилитационной терапии в России.
Симптомы защемления седалищного нерва
Седалищный нерв – один из самых длинных в организме человека. В ситуации, когда он оказывается защемленным межпозвоночным диском, пациент может испытывать крайне неприятные болевые ощущения, терпеть дискомфорт, потерю подвижности и чувствительности конечностей.
Чаще всего верным признаком того, что у вас ишиас становится появление резкой боли в спине, внезапное онемение мышц. Нередко всё это сопровождается нарушением работы внутренних органов.
Нередко всё это сопровождается нарушением работы внутренних органов.
Как правило, болезненное состояние возникает внезапно, но чтобы избавиться от его последствий вам потребуется длительный промежуток времени.
Симптомы и причины
Первое, что указывает на наличие защемления – появление сильной боли. Она накатывает на человека приступами, может усиливаться при движении или физической нагрузке. Само по себе ощущение бывает разной интенсивности и концентрируется в разных участках тела. Наиболее частая область – поясница. Помимо этого, ишиас проявляется болью в ягодицах или на задней поверхности бедра, а такжераспространяется на остальную поверхность ноги.
Еще одним признаком может стать изменение рефлексов при проверке врачом. Именно по этой причине перед назначением специальных методов диагностики, проводится стандартное обследование.
Нередко пациент ощущает изменение состояния кожи — онемение или появление мурашек. Это указывает, что в данной зоне концентрируется защемление. Онемение может сопровождаться и ослаблением мышц. По этой причине у человека, который испытывает ишиас, меняется походка – он заваливается на одну сторону, так как мышцы подводят его или он сам сознательно старается снизить нагрузку на больную ногу.
Среди причин возникновения защемления, медики выделяют сразу несколько факторов, среди которых:
- Наличие межпозвоночной грыжи.
- Развитие новообразований.
- Остеохондроз.
- Изменение или даже потеря коленного, ахиллова, подошвенного рефлекса при проверке врачом.
Это лишь несколько факторов, которые вполне могут стать причиной защемления. Часто таким недугом страдают люди с малой двигательной активностью, а также те, кто вынужден сталкиваться с сильными нагрузками. Ишиас – это еще и возрастная болезнь. Как показывает медицинская практика, очень часто такой диагноз выставляется людям в весьма преклонном возрасте.
Диагностика
В большинстве случаев для определения наличия у пациента защемления бывает достаточно и простого осмотра.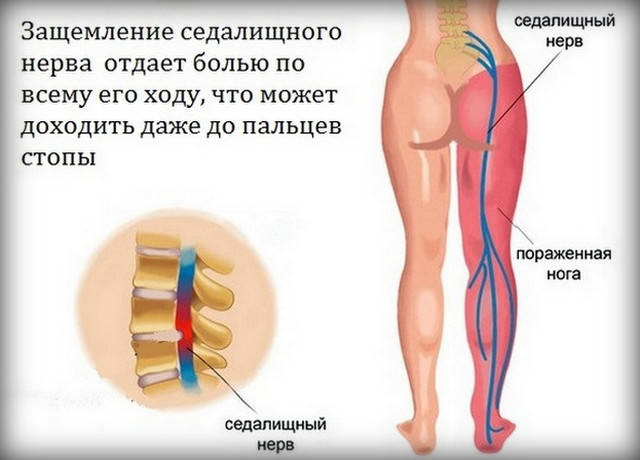 Пациента проверяют на рефлексы, смотрят на ровность походки.
Пациента проверяют на рефлексы, смотрят на ровность походки.
Однако для того, чтобы разработать правильную методику, по которой в будущем будет проводиться лечение ишиаса, врачу может потребоваться провести ряд специальных процедур. Они направлены на выявление самой причины болезненного состояния, для последующего её устранения.
Одной из наиболее частых процедур, которые проводятся для диагностики такого недуга, становится МРТ и УЗИ. Также применяется компьютерная томография и рентгенография. Среди этих методов наибольшей популярностью пользуется магнитно-резонансная томография. Она позволяет получить четкий и точный снимок состояния организма больного.
Лечение защемления седалищного нерва
Итак, у вас обнаружили ишиас, что делать в такой ситуации? Правильный ответ – как можно скорее обращаться к врачу. Отсутствие правильного лечения седалищного нерва может привести к появлению хронического воспалительного процесса, который крайне негативно сказывается на здоровье человека.
Для того, чтобы снять боль и вернуть пациенту двигательную способность, врач использует специальные противовоспалительные препараты. После этого в ход идет физиотерапия, лечебная гимнастика и акупунктура. Многое зависит и от пациента, ведь ишиас – верный признак того, что вы ведете неправильный образ жизни. В зависимости от причины возникновения защемления, от пациента может потребоваться начать выполнять оздоровительную гимнастику, поменять свой стиль жизни, больше двигаться и быть осторожнее с большими нагрузками.
Лечение в нашей клинике – доступно каждому
Обращение к специалистам нашего медицинского центра поможет вам снять болевые ощущения и вернуть себе способность свободно двигаться. Врачи обладают всем комплексом знаний о защемлении седалищного нерва – симптомы, лечение, способы реабилитации после перенесённого недуга.
У наших специалистов имеется большой опыт работы в выбранной области, так что вы всегда можете положиться на их профессионализм. В нашей клинике имеется всё необходимое для проведения правильной физиотерапии и других методов воздействия на пораженный нерв.
В нашей клинике имеется всё необходимое для проведения правильной физиотерапии и других методов воздействия на пораженный нерв.
Для пациентов у нас создается комфортная атмосфера, способствующая быстрому и приятному лечению. Наши цены – одни из самых доступных в столице, мы предоставляем гибкую систему бонусов и специальных предложений. Смело обращайтесь к нам и начните новую жизнь без боли и дискомфорта.
Лечение воспаления седалищного нерва
В организме человека есть нерв, который долго может не давать о себе знать. Однако при его защемлении, пациент испытывает крайне неприятные болевые ощущения, а при отсутствии правильного лечения и вовсе может стать инвалидом. Речь идет о седалищном нерве, воспаление которого в медицинском словаре обозначается как ишиас.
Симптомы и причины ишиаса
Воспаление седалищного нерва проявляется в резком приступе боли. Она может иметь очень широкое распространение. При наличии защемления, первичный очаг боли возникает в пояснице. Однако постепенно ощущения начинают распространяться и концентрируются в верхней области ягодичных мышц, спускаются по поверхности бедра к голени и стопе.
Врачи выделяют несколько причин возникновения ишиаса:
- Появление новообразований.
- Смещение межпозвоночного диска или возникновение грыжи.
- Инфекционные заболевания, провоцирующие воспалительный процесс.
Помимо этого, к возникновению воспаления могут привести различного типа травмы органов малого таза, а также сильные нагрузки на организм, поднятие тяжестей. Особенно это актуально для тех людей, которые в повседневной жизни ведут малоподвижный образ жизни и внезапно берутся за тяжелые работы или переноску предметов. Нередко причиной может стать и остеохондроз, так что одна из наиболее подверженных такому недугу возрастных групп – пожилые люди.
Диагностика
В большинстве случаев определить, имеется ли у пациента воспаление седалищного нерва можно после первичного осмотра. Врач проверяет рефлексы больного, оценивает его походку. Нередко люди страдающие ишиасом начинают подволакивать ногу или же движение конечности становится неестественным. Всему виной является потеря чувствительности ноги, ослабление мышц или сильные боли.
Нередко люди страдающие ишиасом начинают подволакивать ногу или же движение конечности становится неестественным. Всему виной является потеря чувствительности ноги, ослабление мышц или сильные боли.
Если первичную диагностику можно провести и в простых условиях больничного кабинета, то понять, что именно стало причиной возникновения заболевания намного сложнее. Нередко для точного выявления причин ишиаса нужно использовать передовые методы, такие как МРТ. Магнитно-резонансная томография помогает выявить нарушение строения позвоночника, смещение межпозвонковых дисков, трещины, травмы, грыжу. Такой метод диагностики отличается высокой точностью и максимальным удобством для пациента.
Лечение
В медицинской практике лечение воспаления седалищного нерва ведется в несколько этапов. На первом этапе перед врачом стоит необходимость снять боль, поэтому в ход идут анальгетики. Помимо этого могут использоваться и те препараты, прием которых способствует уменьшению воспаления.
После того, как первичные симптомы были устранены, приходит черед активного лечения. Для того чтобы предотвратить появление болевых признаков, больному может назначаться физиотерапия, массаж, акупунктура. Обратите внимание и на тот факт, что достижение положительного эффекта во многом зависит и от самого пациента. Ему придется пересмотреть свой образ жизни, начать правильно питаться, соблюдать режим, заниматься лечебной физкультурой. Безусловно, подъем больших тяжестей полностью ограничивается. Лечение ишиаса во многом связано с выявлением причин его возникновения, так что от правильной диагностики зависит очень многое.
Мы поможем справиться с болью и воспалением!
Специалисты нашей клиники имеют все необходимые навыки для того, чтобы снять боль и другие неприятные последствия ишиаса. Мы ведем лечение своих пациентов по передовым методикам и сочетаем лучшие способы для достижения нужного результата.
В нашей клинике прием ведется дипломированными специалистами с большим опытом. С пациентом проводится консультация врача, в результате которой назначаются оптимальные методы диагностики.
С пациентом проводится консультация врача, в результате которой назначаются оптимальные методы диагностики.
К услугам наших пациентов – выгодные условия сотрудничества. Обратите внимание, что мы не только предоставляем клиентам комфортные условия лечения и приятные скидки, но и формируем одни из самых доступных цен на диагностику в столице. Приходите в наш медицинский центр, и мы покажем вам, что значит жить без боли.
Ишиас — Диагностика и лечение
Диагноз
Во время медицинского осмотра врач может проверить вашу мышечную силу и рефлексы. Например, вас могут попросить пройтись на носках или пятках, подняться из положения на корточках и, лежа на спине, поднимать ноги по одной. Боль, вызванная ишиасом, обычно усиливается во время этих действий.
Визуальные тесты
У многих людей есть грыжи межпозвоночных дисков или костные шпоры, которые обнаруживаются на рентгеновских снимках и других визуализирующих исследованиях, но не имеют никаких симптомов.Поэтому врачи обычно не назначают эти анализы, если ваша боль не сильная или не проходит в течение нескольких недель.
- Рентген. Рентген позвоночника может выявить чрезмерное разрастание кости (костная шпора), которая может давить на нерв.
- МРТ. В этой процедуре используется мощный магнит и радиоволны для получения изображений поперечного сечения вашей спины. МРТ дает подробные изображения костей и мягких тканей, таких как грыжа межпозвоночных дисков. Во время теста вы лежите на столе, который перемещается в аппарат МРТ.
- Компьютерная томография. Когда для визуализации позвоночника используется КТ, вам может быть введен контрастный краситель в позвоночный канал до того, как будут сделаны рентгеновские снимки — процедура, называемая КТ-миелограммой. Затем краситель циркулирует по спинному мозгу и спинным нервам, которые на снимке выглядят белыми.

- Электромиография (ЭМГ). Этот тест измеряет электрические импульсы, производимые нервами, и реакцию ваших мышц. Этот тест может подтвердить компрессию нерва, вызванную грыжей межпозвоночных дисков или сужением позвоночного канала (стеноз позвоночного канала).
Лечение
Если ваша боль не уменьшится с помощью мер самообслуживания, ваш врач может порекомендовать некоторые из следующих методов лечения.
Лекарства
Типы лекарств, которые могут быть назначены при боли при ишиасе, включают:
- Противовоспалительные средства
- Миорелаксанты
- Наркотики
- Трициклические антидепрессанты
- Противосудорожные препараты
Физиотерапия
Когда ваша острая боль уменьшится, ваш врач или физиотерапевт может разработать программу реабилитации, которая поможет вам предотвратить будущие травмы.Обычно это упражнения для исправления осанки, укрепления мышц, поддерживающих спину, и повышения гибкости.
Инъекции стероидов
В некоторых случаях ваш врач может порекомендовать инъекцию кортикостероидного препарата в область вокруг пораженного нервного корешка. Кортикостероиды помогают уменьшить боль, подавляя воспаление вокруг раздраженного нерва. Эффект обычно проходит через несколько месяцев. Количество инъекций стероидов, которые вы можете получить, ограничено, потому что риск серьезных побочных эффектов увеличивается, если инъекции проводятся слишком часто.
Хирургия
Этот вариант обычно используется в тех случаях, когда сдавленный нерв вызывает значительную слабость, потерю контроля над кишечником или мочевым пузырем, или когда у вас есть боль, которая постепенно усиливается или не проходит при использовании других методов лечения. Хирурги могут удалить костную шпору или часть грыжи межпозвоночного диска, которая давит на защемленный нерв.
Образ жизни и домашние средства
У большинства людей ишиас является ответом на меры самопомощи. Хотя отдых в течение дня или около того может принести некоторое облегчение, длительное бездействие усугубит ваши признаки и симптомы.
Хотя отдых в течение дня или около того может принести некоторое облегчение, длительное бездействие усугубит ваши признаки и симптомы.
Другие способы ухода за собой, которые могут помочь, включают:
- Холодные упаковки. Вначале вы можете получить облегчение, если прикладываете холодный компресс на болезненный участок на срок до 20 минут несколько раз в день. Используйте пакет со льдом или пакет с замороженным горошком, завернутый в чистое полотенце.
- Горячие упаковки. Через два-три дня приложите тепло к больным участкам.Используйте горячие компрессы, тепловую лампу или грелку на самом низком уровне. Если боль не исчезнет, попробуйте чередовать теплые и холодные компрессы.
- Растяжка. Упражнения на растяжку для нижней части спины помогут вам почувствовать себя лучше и могут уменьшить компрессию нервных корешков. Избегайте рывков, подпрыгиваний или скручиваний во время растяжки и постарайтесь удерживать растяжку не менее 30 секунд.
- Лекарства, отпускаемые без рецепта. Обезболивающие, такие как ибупрофен (Advil, Motrin IB, другие) и напроксен натрия (Aleve), иногда помогают при ишиасе.
Альтернативная медицина
Альтернативные методы лечения, обычно используемые при боли в пояснице, включают:
- Иглоукалывание. При иглоукалывании практикующий вводит тонкие иглы в кожу в определенных точках тела. Некоторые исследования показали, что иглоукалывание может помочь при болях в спине, в то время как другие не обнаружили никакой пользы. Если вы решите попробовать иглоукалывание, выберите лицензированного практикующего врача, чтобы убедиться, что он или она прошли обширную подготовку.
- Хиропрактика. Регулировка (манипуляция) позвоночника — одна из форм терапии, которую хиропрактики используют для лечения ограниченной подвижности позвоночника. Цель состоит в том, чтобы восстановить подвижность позвоночника и, как следствие, улучшить функцию и уменьшить боль.
 Спинальные манипуляции кажутся такими же эффективными и безопасными, как и стандартные методы лечения боли в пояснице, но могут не подходить для лечения иррадиирующей боли.
Спинальные манипуляции кажутся такими же эффективными и безопасными, как и стандартные методы лечения боли в пояснице, но могут не подходить для лечения иррадиирующей боли.
Подготовка к приему
Не всем больным радикулитом требуется медицинская помощь. Если ваши симптомы серьезны или сохраняются более месяца, запишитесь на прием к лечащему врачу.
Что вы можете сделать
- Запишите свои симптомы и когда они начались.
- Перечислите основную медицинскую информацию, включая другие состояния, которые у вас есть, и названия лекарств, витаминов или добавок, которые вы принимаете.
- Отметьте недавние несчастные случаи или травмы , которые могли повредить вашу спину.
- Возьмите с собой члена семьи или друга, , если возможно. Кто-то из ваших сопровождающих может помочь вам вспомнить, что вам говорит врач.
- Запишите вопросы, чтобы задать своему врачу, чтобы максимально использовать время приема.
При иррадиирующей боли в пояснице врачу следует задать несколько основных вопросов:
- Какая у меня самая вероятная причина боли в спине?
- Есть ли другие возможные причины?
- Мне нужны диагностические тесты?
- Какое лечение вы рекомендуете?
- Если вы рекомендуете лекарства, каковы возможные побочные эффекты?
- Как долго мне нужно будет принимать лекарства?
- Могу ли я пройти операцию? Почему или почему нет?
- Есть ли ограничения, которым я должен следовать?
- Какие меры по уходу за собой мне следует предпринять?
- Что я могу сделать, чтобы мои симптомы не повторились?
Не стесняйтесь задавать другие вопросы.
Чего ожидать от врача
Ваш врач может задать вам ряд вопросов, например:
- У вас онемение или слабость в ногах?
- Определенное положение тела или деятельность усиливают или ослабляют вашу боль?
- Насколько ограничивает ваша боль?
- Вы занимаетесь тяжелой физической работой?
- Вы регулярно занимаетесь спортом? Если да, то с какими видами деятельности?
- Какие методы лечения или ухода за собой вы пробовали? Что-нибудь помогло?
Авг.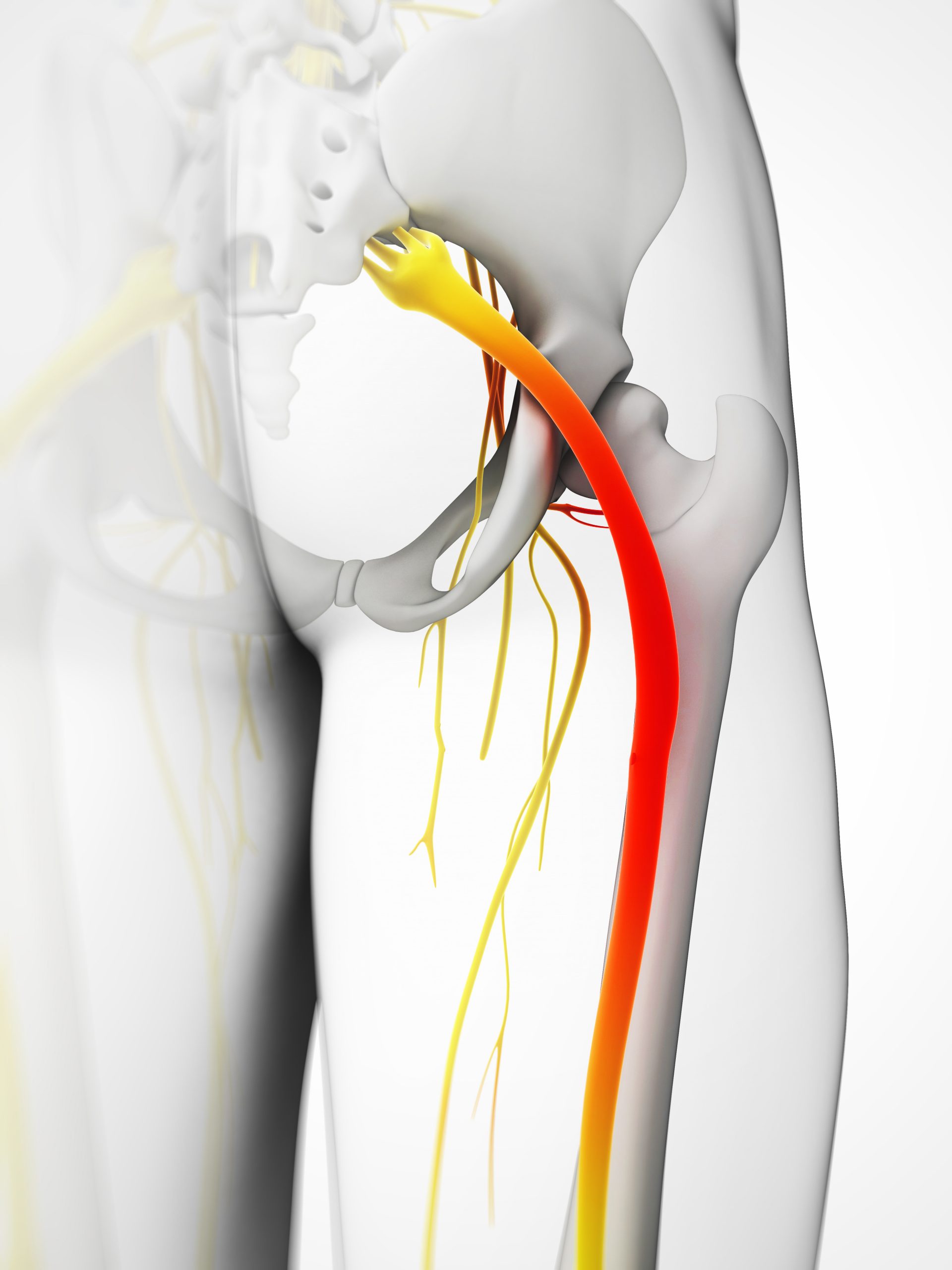 01, 2020
01, 2020
Вернуться в игру после реабилитации от боли
В 35 лет Тайлер Макдональд чувствовал, что его лучшие годы остались позади. Из-за загадочных проблем с подвижностью и сильной боли он нуждался в трости и сильных обезболивающих, чтобы двигаться в его дни. Отстраненный и подавленный, Тайлер выглядел мрачным — пока он не встретил невролога из клиники Мэйо, который открыл дверь, которая привела Тайлера к более счастливому будущему.
Для Тайлер Макдональд, худшая часть его изнурительной боли в ногах и проблем с подвижностью не нуждалась в трости для ходьбы и не нуждалась в больших дозах обезболивающего, чтобы пережить рабочий день.Для Тайлера, который любит играть в бейсбол со своими сыновьями, Хуже всего было сидеть в сторонке, не имея возможности активно тренировать его маленькая команда лиги.
Теперь все изменилось. Благодаря всесторонней помощи, оказанной специалистами клиники Мэйо, которые правильно диагностировали состояние Тайлера, устраняли его симптомы и прекратили прием опиоидных обезболивающих, Тайлер с нетерпением ждет возвращения на поле со своей командой.
«Моя личность вернулась туда, где была раньше, и мои дети счастливее быть вокруг меня, — говорит Тайлер.»Присутствовать с семьей — это здорово чувство, потому что когда тебе все время так больно, ты просто переживаешь ваш день проходит через движения. Вы никогда не живете настоящим моментом ».
Образование, терапия и поддержка, которые Тайлер получил от своего невролога Эоина Фланагана, MB, B.Ch., и его психолога, Уэсли Гиллиама, доктора философии, в Центре реабилитации боли Мэйо были ключом к тому, чтобы помочь ему восстановить свою жизнь, понимая первопричина его боли и как справиться с ней без опиоидов.
«я по-прежнему испытываешь хроническую боль, — говорит Тайлер. — Просто войти и исправить это. Но я встаю каждый день и действую как нормальный человек. я использую инструменты, которым они меня научили «.
Тревожные симптомы, неуклонное снижение
Для
Большую часть своей жизни Тайлер испытывал ту или иную боль. В юности он
15 лет занимался боевыми искусствами, в результате получил травму плеча.
В морской пехоте США он получил травму колена, которая так и не зажила. Несмотря
Тем не менее, из-за этих давних проблем Тайлер тренировался и ходил в спортзал пять дней в
неделя.
В юности он
15 лет занимался боевыми искусствами, в результате получил травму плеча.
В морской пехоте США он получил травму колена, которая так и не зажила. Несмотря
Тем не менее, из-за этих давних проблем Тайлер тренировался и ходил в спортзал пять дней в
неделя.
Со временем у Тайлера также появилась боль в правой ноге, вызванная ишиасом. Затем, весной 2015 года, Тайлер начал падать на работе — опасное положение для него, потому что его должность специалиста по аэрокосмическим исследованиям и разработкам иногда заставляла его ходить на крыльях самолетов.
Тайлер, который живет с женой и тремя детьми в маленьком городке Арагон, штат Джорджия, обратился за медицинской помощью и прошел МРТ, чтобы диагностировать причину падения.Ему сказали, что мышцы его правой голени и лодыжки атрофировались, в результате чего у него развилось опускание стопы — неспособность поднять переднюю часть стопы.
Однако эта информация не полностью объясняла все, что происходило. Таким образом, почти пять лет Тайлер посещал крупные медицинские центры в пределах полдня езды от дома в поисках более подробного объяснения болезненных симптомов в ногах. Ему поставили несколько потенциальных диагнозов, включая разрушительное нейродегенеративное состояние, боковой амиотрофический склероз, или БАС.Но ни один из них никогда не соответствовал его симптомам.
«Мои дети дошли до того, что не стали просить меня что-то делать с ними, потому что знали, что это повредит мне».
Тайлер Макдональд
Несколько врачей спросили Тайлера, не рассмотрит ли он возможность посещения специалистов в клинике Мэйо в Рочестере, чтобы разобраться с его состоянием. «Деньги и логистика усложнили это решение», — говорит Тайлер. «Поэтому мы просто опробовали все имеющиеся у нас ресурсы, находящиеся в пределах пяти-шести часов езды.«
как
Тайлер продолжал спускаться по спирали, требуя более сильного обезболивающего. справиться с болью, идея путешествовать по стране, чтобы найти ответы
казался менее надуманным. «Мы просто ничего не добились, или, по крайней мере,
не туда, где мы были уверены в том, что делаем, — говорит Тайлер.
справиться с болью, идея путешествовать по стране, чтобы найти ответы
казался менее надуманным. «Мы просто ничего не добились, или, по крайней мере,
не туда, где мы были уверены в том, что делаем, — говорит Тайлер.
самая трудная часть его ситуации заключалась в том, что он не мог быть физически активным со своей семьей, — говорит Тайлер. «Мои дети дошли до того, что они не просили меня что-то с ними делать, потому что знали, что это повредит мне.«
Итак, в июне, после приема в отделение неврологии клиники Мэйо, Тайлер и его жена Аманда собрали чемоданы и троих детей и поехали в Рочестер, штат Миннесота.
Непонятное состояние, лучшее понимание
в В клинике Мэйо Тайлер встретил доктора Фланагана, который заказал ряд тестов, в том числе: анализ крови, еще одна МРТ и исследование скорости нервной проводимости с использованием электроды для измерения скорости и силы сигналов, проходящих между двумя точки.
Все тестов, чтобы найти окончательную причину проблем с мобильностью Тайлера, дали отрицательный результат. Вместо этого команда Тайлера определила, что его проблемы коренятся в его мозгу. «Мы диагностировал у него функциональное нарушение походки, то есть заболевание, при котором проблема скорее в программном обеспечении, чем в аппаратном «, — сказал доктор Фланаган. говорит. «Мы не понимаем этого полностью. Но мы думаем, что люди перестают учиться их способность ходить, поэтому их нужно переучивать. Для некоторых причина, механизм просто перестает работать, и люди должны использовать трость или инвалидное кресло для передвижения.«
уровень обслуживания, предлагаемый в клинике Мэйо, был намного выше того, что он
— сказал Тайлер. «Просто поразительно, сколько
дальше по клинике Мэйо в другое место. Это похоже на то, чтобы оказаться в другом
мире, — говорит он. — Я посетил так много врачей и записался на прием
как раз в первую неделю я был там. Это было безумно. Но они разобрались, что это
было в течение четырех дней «.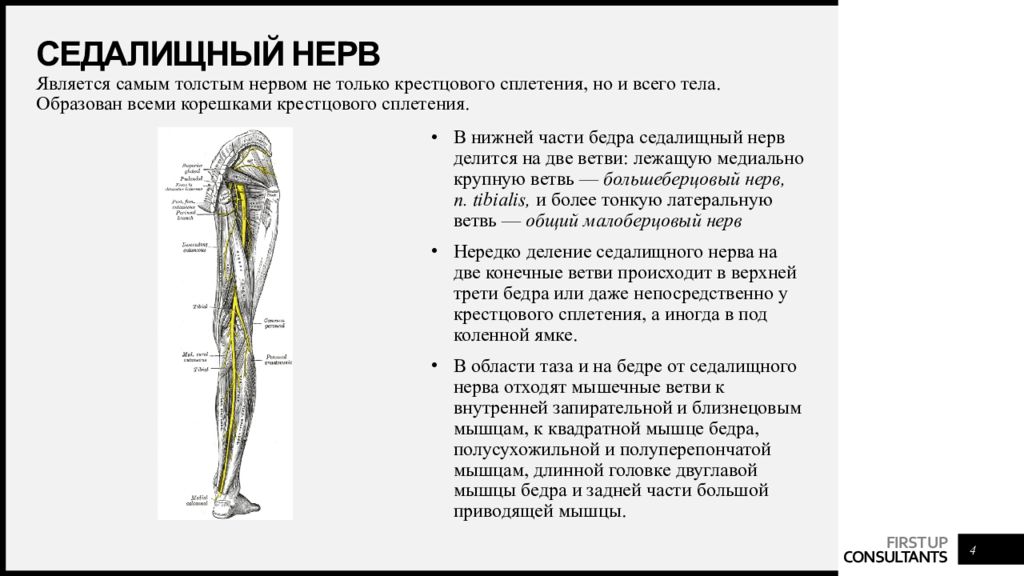
Во многих случаях у пациентов развиваются функциональные расстройства в ответ на стрессовую ситуацию или событие.В других случаях функциональные расстройства могут возникать у людей, которые испытывают физические травмы, такие как хроническая боль, как способ защиты тела.
«я сначала не совсем понял диагноз. Но как они это объяснили для меня это начало обретать смысл, — говорит Тайлер. — На самом деле я не понять, как действует боль и как я могу причинять такую боль, не имея какой-то тип повреждения тканей или нервов, но (д-р Фланаган) очень помог в помогает мне понять «.
Целенаправленная терапия, быстрые результаты
После неделя встреч с доктором.Фланаган, Тайлер и его семья поехали домой. Но месяц спустя Тайлер вернулся. Обладая лучшим пониманием его состояния, Тайлер в течение трех недель целенаправленно работал с врачами, психологами, медсестрами, физиотерапевты и эрготерапевты в реабилитационном центре Mayo’s Pain обуздать свою боль и переобучить свой мозг, чтобы его дисфункциональная нога работала очередной раз.
«Когда Я начал программу, четыре года пользовался тростью. Это было плохо. я едва мог ходить, — говорит Тайлер.»Примерно через полторы недели после программу, я не пользовался тростью. Я плохо шла, и мне пришлось очень сильно сконцентрироваться, чтобы держать ногу под контролем, но теперь я хожу вполне нормально «.
«Наш подход — восстановление функций: постепенное возвращение людей к тому, что они любят делать. Сосредоточение внимания на этом позволяет снизить тяжесть симптомов».
Уэсли Гиллиам, Ph.D.
Первая часть плана Тайлера заключалась в прекращении приема обезболивающих и пятна боли.Это включало понимание того, что, хотя он чувствовал боль в ноге, его мозг отвечал за возникновение болевых ощущений.
«Опиоиды
предназначены для блокирования сигналов, идущих от периферии к мозгу, и
они эффективны при острой боли «, — сказал доктор Гиллиам. говорит. «Но со временем происходит явление,
называется гипералгезией, вызванной опиоидами, когда сам опиоид увеличивается
чувствительность… к боли. Единственный способ уменьшить это — сузить
опиоид.«
говорит. «Но со временем происходит явление,
называется гипералгезией, вызванной опиоидами, когда сам опиоид увеличивается
чувствительность… к боли. Единственный способ уменьшить это — сузить
опиоид.«
Один раз Тайлер лучше понимал неврологический процесс, ответственный за боль, его акцент лечения сместился на то, чтобы помочь ему двигаться и снова радоваться жизни. «The акцент на реабилитации боли заключается не столько в уменьшении силы боли, сколько в как мы можем помочь вам вернуться в свою жизнь с болью? »Доктор Гиллиам говорит. «Медицинская модель, к которой привыкли многие пациенты, требует, чтобы значительно уменьшите вашу боль, если не искорените ее, и тогда вы вернетесь к функционированию в жизни. Наш подход к лечению меняет это на слух.Наш подход восстановление функций: постепенное возвращение людей к тому, что им нравится делает. Если сосредоточиться на этом, тяжесть симптомов имеет тенденцию к снижению ».
Во время своей физической реабилитации, Тайлера учили упражнениям, чтобы отточить проблемные места. «Терапевты были великолепны. Они могли просто наблюдать за вами и знают, где вы боролись, и они разработали тренировки, чтобы укрепить мест, где его нет, — объясняет Тайлер. — Это было потрясающе, как они точны, зная, что идет не так и как это исправить.Это определенно перевернул мою жизнь ».
Альтернативные подходы, новое мышление
В помимо того, что узнал больше о физиологических аспектах его реабилитации, Тайлер столкнулся с различными тактиками, которые он мог использовать, чтобы распознать и жить с боль. Один из самых неотъемлемых компонентов обезболивания — ломка. цикл негативных мыслей о боли, говорит доктор Гиллиам. «Много люди будут приходить с болью в ноге, и они избегают ходить на этой конечности и используют трости, чтобы поддерживать свое тело, и они не будут нести вес на этой конечности потому что переносить вес на конечность будет больно.«
Программа реабилитации от боли побуждает пациентов нести нагрузку на свои
пораженные конечности, даже если будет больно.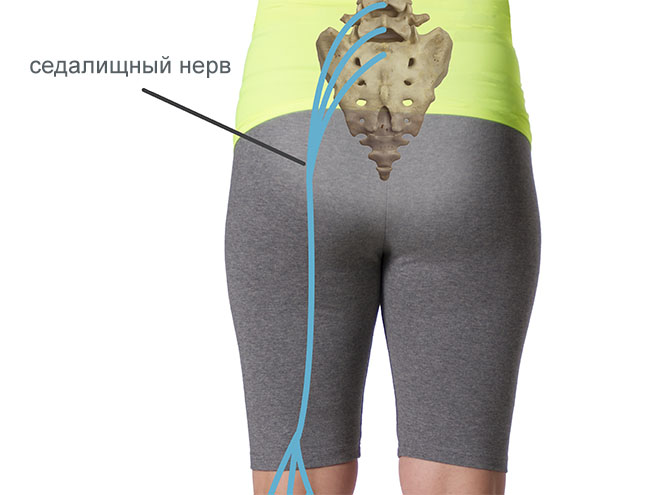 Со временем пациенты становятся сильнее,
рассеивается беспокойство по поводу движения, повышается уверенность в том, что они могут двигаться,
и они могут ходить более независимо.
Со временем пациенты становятся сильнее,
рассеивается беспокойство по поводу движения, повышается уверенность в том, что они могут двигаться,
и они могут ходить более независимо.
Хотя Тайлер продолжает принимать неопиоидные рецепты, чтобы справиться с нервной болью, и он выполняет упражнения на укрепление ног, когда он закончил программу, он почувствовал яснее и сильнее, чем было в последние годы.
«Это начал, когда мне не было и 30 лет, — говорит Тайлер. — Я был очень активный человек, и я перестал тренироваться пять дней в неделю и два дня тренировал команды с мячом, чтобы еле ходить. Я впал в такую депрессию. Но теперь я не в этом положении больше. Я возвращаюсь в норму. В следующем году, когда сезон начинается, я вернусь к тренерской работе. Это действительно большая часть моей жизни ».
ПОЛЕЗНЫЕ ССЫЛКИ
Теги: Д-р Эоин Фланаган, Д-р.Уэсли Гиллиам, Функциональные расстройства, Неврология и нейрохирургия, Медицина боли, Центр реабилитации боли
Причины, симптомы, лечение, профилактика и обезболивание
Обзор
Истинный ишиас — это повреждение или раздражение седалищного нерва, которое начинается в области ягодиц / ягодиц.Что такое радикулит?
Ишиас — это нервная боль, вызванная травмой или раздражением седалищного нерва, которая возникает в области ягодиц / ягодиц. Седалищный нерв — самый длинный и толстый (почти на ширину пальца) нерв в организме. На самом деле он состоит из пяти нервных корешков: два из нижней части спины, называемой поясничным отделом позвоночника, и три из последней части позвоночника, называемой крестцом. Пять нервных корешков вместе образуют правый и левый седалищный нерв. С каждой стороны вашего тела по одному седалищному нерву проходит через бедра, ягодицы и вниз по ноге, заканчиваясь чуть ниже колена. Затем седалищный нерв разветвляется на другие нервы, которые проходят вниз по вашей ноге к ступне и пальцам ног.
Затем седалищный нерв разветвляется на другие нервы, которые проходят вниз по вашей ноге к ступне и пальцам ног.
Истинное повреждение седалищного нерва «ишиас» на самом деле встречается редко, но термин «ишиас» обычно используется для описания любой боли, которая возникает в пояснице и распространяется вниз по ноге. Общим для этой боли является повреждение нерва — раздражение, воспаление, защемление или сдавливание нерва в пояснице.
Если у вас «ишиас», вы испытываете легкую или сильную боль в любом месте на пути седалищного нерва, то есть в любом месте от нижней части спины, через бедра, ягодицы и / или вниз по ногам.Это также может вызвать мышечную слабость в ноге и ступне, онемение в ноге и неприятное покалывание иглами в ноге, стопе и пальцах ног.
На что похожа боль при ишиасе?
Люди описывают боль при ишиасе по-разному, в зависимости от ее причины. Некоторые люди описывают боль как резкую, стреляющую или приступы боли. Другие описывают эту боль как «жгучую», «электрическую» или «колющую».
Боль может быть постоянной или приходить и уходить. Кроме того, боль в ноге обычно сильнее, чем в пояснице.Боль может усиливаться, если вы сидите или стоите в течение длительного времени, когда вы встаете или когда скручиваете верхнюю часть тела. Вынужденные и резкие движения тела, такие как кашель или чихание, также могут усилить боль.
Может ли ишиас на обеих ногах?
Ишиас обычно поражает только одну ногу за раз. Однако возможен ишиас обеих ног. Дело просто в том, где нерв ущемляется вдоль позвоночника.
Ишиас возникает внезапно или для его развития требуется время?
Ишиас может возникнуть внезапно или постепенно.Это зависит от причины. Грыжа диска может вызвать внезапную боль. Артрит позвоночника со временем развивается медленно.
Насколько распространен ишиас?
Ишиас — очень частая жалоба. Около 40% людей в США когда-нибудь в течение жизни страдают от радикулита. Боль в спине — третья по частоте причина посещения врача.
Каковы факторы риска развития радикулита?
У вас повышенный риск развития ишиаса, если вы:
- Имеете травму / предыдущую травму: Травма поясницы или позвоночника повышает риск развития ишиаса.
- Живая жизнь: С нормальным старением происходит естественный износ костной ткани и дисков позвоночника. Нормальное старение может подвергнуть нервы риску травмы или защемления из-за изменений и сдвигов в костях, дисках и связках.
- Полнели: Ваш позвоночник похож на вертикальный подъемный кран. Ваши мышцы — это противовес. Вес, который вы несете перед собой, — это то, что должен поднять ваш позвоночник (подъемный кран). Чем больше у вас вес, тем больше должны работать мышцы спины (противовесы).Это может привести к растяжению спины, болям и другим проблемам со спиной.
- Отсутствие сильного ядра: Ваше «ядро» — это мышцы спины и живота. Чем сильнее ваш корпус, тем больше у вас поддержки для поясницы. В отличие от области груди, где грудная клетка обеспечивает поддержку, единственной опорой для нижней части спины являются мышцы.
- Имейте активную физическую работу: Работа, требующая подъема тяжестей, может увеличить риск возникновения проблем с поясницей и использования спины, или работа с длительным сидением может повысить риск возникновения проблем с поясницей.
- Отсутствие правильной осанки в тренажерном зале: Даже если вы в хорошей физической форме и активны, вы все равно можете быть подвержены ишиасу, если не соблюдаете правильную форму тела во время подъема тяжестей или других силовых тренировок.
- Есть диабет: Диабет увеличивает вероятность повреждения нервов, что увеличивает вероятность развития радикулита.
- Есть остеоартрит: Остеоартрит может вызвать повреждение позвоночника и подвергнуть нервы риску травмы.
- Вести малоподвижный образ жизни: Сидеть в течение длительного периода времени, не делать упражнений и сохранять подвижность, гибкость и тонус мышц, может увеличить риск развития радикулита.

- Дым: Никотин, содержащийся в табаке, может повредить ткани позвоночника, ослабить кости и ускорить износ позвоночных дисков.
Является ли вес во время беременности причиной возникновения ишиаса у многих беременных?
Это правда, что радикулит часто встречается при беременности, но увеличение веса не является основной причиной возникновения ишиаса у беременных.Лучшее объяснение состоит в том, что определенные гормоны беременности вызывают ослабление связок. Связки скрепляют позвонки, защищают диски и сохраняют стабильность позвоночника. Ослабленные связки могут вызвать нестабильность позвоночника и привести к скольжению дисков, что приведет к защемлению нервов и развитию радикулита. Вес и положение ребенка также могут оказывать давление на нерв.
Хорошая новость в том, что есть способы облегчить боль в седалищном нём во время беременности, и боль уходит после родов.Могут помочь физиотерапия и массаж, теплый душ, тепло, лекарства и другие меры. Если вы беременны, обязательно соблюдайте правильную осанку во время беременности, чтобы облегчить боль.
Симптомы и причины
Что вызывает радикулит?
Ишиас может быть вызван несколькими различными заболеваниями, в том числе:
- Грыжа или смещение межпозвоночного диска, которое вызывает давление на нервный корешок.Это наиболее частая причина ишиаса. Примерно от 1% до 5% всех людей в США однажды в жизни столкнутся со смещением диска. Диски — это амортизирующие прокладки между позвонками позвоночника. Давление со стороны позвонков может вызвать выпуклость (грыжу) гелеобразного центра диска из-за слабости в его внешней стенке. Когда грыжа межпозвоночного диска происходит с позвонком в пояснице, она может давить на седалищный нерв.

- Дегенеративная болезнь диска — это естественный износ межпозвонковых дисков.Износ дисков сокращает их высоту и приводит к сужению нервных проходов (стеноз позвоночного канала). Стеноз позвоночного канала может привести к защемлению корешков седалищного нерва на выходе из позвоночника.
- Стеноз позвоночного канала — это аномальное сужение позвоночного канала. Это сужение уменьшает доступное пространство для спинного мозга и нервов.
- Спондилолистез — это смещение одного позвонка так, чтобы он не совпадал с расположенным над ним позвонком, сужение отверстия, через которое выходит нерв.Вытянутый позвоночник может защемить седалищный нерв.
- Остеоартроз. Костные шпоры (неровные края кости) могут образовываться в стареющих позвоночниках и сдавливать нижние нервы спины.
- Травма поясничного отдела позвоночника или седалищного нерва.
- Опухоли в поясничном отделе позвоночного канала, сдавливающие седалищный нерв.
- Синдром грушевидной мышцы — это состояние, которое развивается, когда грушевидная мышца, небольшая мышца, расположенная глубоко в ягодицах, становится напряженной или спазматической. Это может вызвать давление на седалищный нерв и вызвать его раздражение.Синдром грушевидной мышцы — необычное нервно-мышечное заболевание.
- Синдром конского хвоста — редкое, но серьезное заболевание, которое поражает нервный пучок в конце спинного мозга, называемый конским хвостом. Этот синдром вызывает боль в ноге, онемение вокруг ануса и потерю контроля над кишечником и мочевым пузырем.
Каковы симптомы ишиаса?
Симптомы ишиаса включают:
- Боль от умеренной до сильной в пояснице, ягодицах и ниже по ноге.
- Онемение или слабость в пояснице, ягодицах, ногах или ступнях.
- Боль, усиливающаяся при движении; потеря движения.
- Ощущение «булавок и игл» в ногах, пальцах ног или ступнях.
- Потеря контроля над кишечником и мочевым пузырем (из-за конского хвоста).

Диагностика и тесты
Тест с подъемом прямой ноги помогает определить вашу точку боли.Этот тест помогает определить проблему с диском.Как диагностируется радикулит?
Сначала ваш лечащий врач изучит вашу историю болезни. Затем они спросят о ваших симптомах.
Во время медицинского осмотра вас попросят пройтись, чтобы ваш лечащий врач мог видеть, как ваш позвоночник выдерживает ваш вес. Вас могут попросить пройтись на носках и пятках, чтобы проверить силу икроножных мышц. Ваш врач также может сделать тест на поднятие прямой ноги. Для этого теста вам нужно лечь на спину с прямыми ногами.Ваш врач будет медленно поднимать каждую ногу и отмечать точку, в которой начинается ваша боль. Этот тест помогает точно определить пораженные нервы и определить, есть ли проблема с одним из ваших дисков. Вам также будет предложено выполнить другие упражнения на растяжку и движения, чтобы определить боль и проверить гибкость и силу мышц.
В зависимости от того, что ваш лечащий врач обнаружит во время медицинского осмотра, могут быть выполнены визуализация и другие тесты. Сюда могут входить:
- Рентген позвоночника для выявления переломов позвоночника, проблем с дисками, инфекций, опухолей и костных шпор.
- Магнитно-резонансная томография (МРТ) или компьютерная томография (КТ) для просмотра подробных изображений костей и мягких тканей спины. МРТ может показать давление на нерв, грыжу диска и любое артритное состояние, которое может давить на нерв. МРТ обычно назначают для подтверждения диагноза ишиаса.
- Исследование скорости нервной проводимости / электромиография для изучения того, насколько хорошо электрические импульсы проходят через седалищный нерв, и реакции мышц.
- Миелограмма, чтобы определить, вызывает ли боль позвонок или диск.

Ведение и лечение
Как лечится радикулит?
Цель лечения — уменьшить боль и повысить подвижность. В зависимости от причины, многие случаи ишиаса со временем проходят с помощью простых средств ухода за собой.
Процедуры по уходу за собой включают:
- Прикладывание льда и / или горячих компрессов: Сначала используйте пакеты со льдом, чтобы уменьшить боль и отек.Приложите к пораженному участку пакеты со льдом или пакет замороженных овощей, завернутый в полотенце. Применяйте на 20 минут несколько раз в день. По прошествии первых нескольких дней переключитесь на горячий компресс или грелку. Применяйте на 20 минут за раз. Если вы все еще испытываете боль, переключайтесь между горячими и холодными компрессами — в зависимости от того, какое из них лучше всего снимает дискомфорт.
- Прием лекарств, отпускаемых без рецепта: Принимайте лекарства для уменьшения боли, воспаления и отека. Многие распространенные безрецептурные препараты этой категории, называемые нестероидными противовоспалительными препаратами (НПВП), включают аспирин, ибупрофен (Адвил®, Мотрин®) и напроксен (Напросин®, Алев®).Будьте осторожны, если решите принять аспирин. У некоторых людей аспирин может вызывать язвы и кровотечения. Если вы не можете принимать НПВП, вместо них можно принять ацетаминофен (Тайленол®).
- Выполнение легкой растяжки: Изучите правильную растяжку у инструктора, имеющего опыт работы с болями в пояснице. Работайте над другими общеукрепляющими, укрепляющими мышцы кора и аэробными упражнениями.
Как долго мне следует пробовать самостоятельно лечить ишиас, прежде чем обратиться к лечащему врачу?
Каждый человек с ишиасом индивидуален.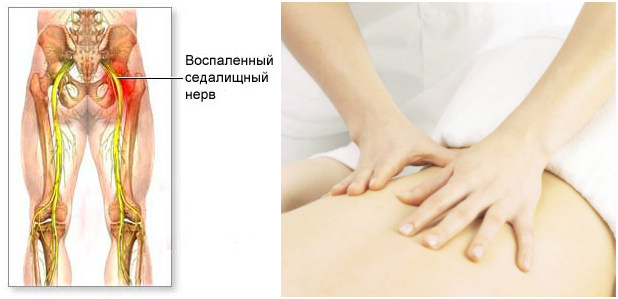 Тип боли может быть разным, интенсивность боли разная и причина боли может быть разной. У некоторых пациентов сначала можно попробовать более агрессивное лечение. Однако, вообще говоря, если шестинедельное испытание консервативных методов самообслуживания, таких как лед, тепло, растяжка, лекарства, отпускаемые без рецепта, не принесло облегчения, пора вернуться к медицинскому работнику и попробовать другое лечение. опции.
Тип боли может быть разным, интенсивность боли разная и причина боли может быть разной. У некоторых пациентов сначала можно попробовать более агрессивное лечение. Однако, вообще говоря, если шестинедельное испытание консервативных методов самообслуживания, таких как лед, тепло, растяжка, лекарства, отпускаемые без рецепта, не принесло облегчения, пора вернуться к медицинскому работнику и попробовать другое лечение. опции.
Другие варианты лечения включают:
- Лекарства, отпускаемые по рецепту: Ваш лечащий врач может назначить миорелаксанты, такие как циклобензаприн (Amrix®, Flexeril®), для облегчения дискомфорта, связанного с мышечными спазмами.Другие лекарства с обезболивающим действием, которые можно попробовать, включают трициклические антидепрессанты и противосудорожные препараты. В зависимости от вашего уровня боли рецептурные обезболивающие могут быть использованы на ранних этапах вашего плана лечения.
- Физиотерапия: Цель физиотерапии — найти упражнения, которые уменьшают ишиас за счет уменьшения давления на нерв. Программа упражнений должна включать упражнения на растяжку для улучшения гибкости мышц и аэробные упражнения (такие как ходьба, плавание, водная аэробика).Ваш лечащий врач может направить вас к физиотерапевту, который вместе с вами разработает индивидуальную программу упражнений на растяжку и аэробику и порекомендует другие упражнения для укрепления мышц спины, живота и ног.
- Спинальные инъекции : Инъекция кортикостероида, противовоспалительного лекарства, в нижнюю часть спины может помочь уменьшить боль и отек вокруг пораженных нервных корешков. Инъекции обеспечивают кратковременное (обычно до трех месяцев) обезболивание и проводятся под местной анестезией в амбулаторных условиях.Во время инъекции вы можете почувствовать давление, жжение или покалывание. Спросите своего лечащего врача о том, сколько инъекций вы можете получить, и о рисках инъекций.

- Альтернативные методы лечения: Альтернативные методы лечения становятся все более популярными и используются для лечения и купирования всех видов боли. Альтернативные методы облегчения боли в седалищном поясе включают манипуляции с позвоночником у лицензированного мануального терапевта, йогу или иглоукалывание. Массаж может помочь при мышечных спазмах, которые часто возникают вместе с радикулитом.Биологическая обратная связь — это способ помочь справиться с болью и снять стресс.
Когда рассматривается операция?
Операция на позвоночнике обычно не рекомендуется, если у вас не улучшилось состояние с помощью других методов лечения, таких как растяжка и медикаменты, если у вас усиливается боль, у вас сильная слабость в мышцах нижних конечностей или если вы потеряли контроль над мочевым пузырем или кишечником.
Как скоро будет рассмотрен вопрос об операции, зависит от причины ишиаса. Хирургическое вмешательство обычно рассматривается в течение года после продолжающихся симптомов.Сильная и неослабевающая боль, мешающая вам стоять или работать, и вы были госпитализированы, потребует более агрессивного лечения и сокращения сроков до операции. Потеря контроля над мочевым пузырем или кишечником может потребовать экстренного хирургического вмешательства, если будет определена как синдром конского хвоста.
Целью операции на позвоночнике при боли в седалищном поясе является снятие давления на защемленные нервы и обеспечение устойчивости позвоночника.
Хирургические варианты лечения ишиаса включают:
Микродискэктомия: Это минимально инвазивная процедура, используемая для удаления фрагментов грыжи межпозвоночного диска, сдавливающих нерв.
- Ламинэктомия : При этой процедуре удаляется пластинка (часть позвоночной кости; крыша позвоночного канала), которая оказывает давление на седалищный нерв.
Сколько времени длится операция на позвоночнике и каково типичное время восстановления?
Дискэктомия и ламинэктомия обычно занимают от одного до двух часов. Время восстановления зависит от вашей ситуации; Ваш хирург сообщит вам, когда вы сможете вернуться к полноценной деятельности.Обычно время, необходимое для восстановления, составляет от шести недель до трех месяцев.
Время восстановления зависит от вашей ситуации; Ваш хирург сообщит вам, когда вы сможете вернуться к полноценной деятельности.Обычно время, необходимое для восстановления, составляет от шести недель до трех месяцев.
Каковы риски операции на позвоночнике?
Хотя эти процедуры считаются очень безопасными и эффективными, все операции сопряжены с риском. Риски операции на позвоночнике включают:
Какие осложнения связаны с радикулитом?
Большинство людей полностью выздоравливают от радикулита. Однако хроническая (продолжающаяся и продолжающаяся) боль может быть осложнением ишиаса. Если защемленный нерв серьезно поврежден, может возникнуть хроническая мышечная слабость, такая как «опущенная стопа», когда онемение стопы делает невозможным нормальную ходьбу.Ишиас потенциально может вызвать необратимое повреждение нервов, что приведет к потере чувствительности в пораженных ногах. Немедленно позвоните своему врачу, если вы потеряете чувствительность в ногах или ступнях или у вас возникнут какие-либо проблемы во время восстановления.
Профилактика
Можно ли предотвратить ишиас?
Некоторые источники ишиаса невозможно предотвратить, например, остеохондроз, ишиас вследствие беременности или случайных падений.Хотя предотвратить все случаи ишиаса невозможно, следующие шаги могут помочь защитить вашу спину и снизить риск:
- Поддерживайте хорошую осанку : Соблюдение правильной осанки во время сидения, стоя, подъем предметов и сна помогает уменьшить давление на нижнюю часть спины. Боль может быть ранним признаком того, что вы не настроены должным образом. Если вы почувствуете боль или скованность, поправьте позу.
- Не курите: Никотин снижает кровоснабжение костей.
 Он ослабляет позвоночник и позвоночные диски, что увеличивает нагрузку на позвоночник и диски и вызывает проблемы со спиной и позвоночником.
Он ослабляет позвоночник и позвоночные диски, что увеличивает нагрузку на позвоночник и диски и вызывает проблемы со спиной и позвоночником. - Поддерживайте здоровый вес: Избыточный вес и неправильное питание связаны с воспалением и болью во всем теле. Чтобы похудеть или научиться более здоровому питанию, обратите внимание на средиземноморскую диету. Чем ближе ваш вес к идеальному, тем меньше нагрузка на позвоночник.
- Упражнения регулярно: Упражнения включают в себя растяжку для сохранения гибкости суставов и упражнения для укрепления кора — мышц нижней части спины и живота.Эти мышцы работают, чтобы поддерживать ваш позвоночник. Также не сидите долгое время.
- Выберите физические упражнения, которые с наименьшей вероятностью повредят спину: Рассмотрите возможность занятий с малой нагрузкой, таких как плавание, ходьба, йога или тай-чи.
- Защитите себя от падений: Носите подходящую обувь, чтобы не загромождать лестницы и пешеходные дорожки, чтобы снизить вероятность падения. Убедитесь, что комнаты хорошо освещены, а в ванных комнатах есть поручни, а на лестницах есть поручни.
Перспективы / Прогноз
Чего мне ожидать, если мне поставили диагноз ишиас?
Хорошая новость о боли в седалищном поясе заключается в том, что она обычно проходит сама по себе со временем и некоторыми методами ухода за собой.Большинство людей (от 80% до 90%) с ишиасом выздоравливают без хирургического вмешательства, и около половины из них полностью выздоравливают в течение шести недель.
Обязательно обратитесь к своему врачу, если боль при ишиасе не уменьшается и у вас есть опасения, что вы не выздоравливаете так быстро, как хотелось бы.
Жить с
Когда мне следует связаться с поставщиком медицинских услуг?
Немедленно обратитесь за медицинской помощью, если вы почувствуете:
- Сильная боль в ноге, длящаяся более нескольких часов, невыносимая.

- Онемение или мышечная слабость в той же ноге.
- Потеря контроля над кишечником или мочевым пузырем. Это может быть связано с состоянием, называемым синдромом конского хвоста, при котором поражаются пучки нервов в конце спинного мозга.
- Внезапная и сильная боль в результате дорожно-транспортного происшествия или другой травмы.
Даже если ваш визит не оказался экстренным, лучше всего проверить его.
Является ли седалищный нерв единственным источником боли при ишиасе?
Нет, седалищный нерв — не единственный источник того, что обычно называют «радикулитом» или болью при ишиасе.Иногда источник боли находится выше в поясничном отделе позвоночника и вызывает боль перед бедром или в области бедра. Эту боль еще называют ишиасом.
Как определить, является ли боль в бедре проблемой тазобедренного сустава или ишиасом?
Проблемы с бедром, такие как артрит бедра, обычно вызывают боль в паху, боль, когда вы переносите вес на ногу или когда ногу двигаете.
Если ваша боль начинается в спине и перемещается или распространяется в сторону бедра или вниз по ноге, и у вас есть онемение, покалывание или слабость в ноге, наиболее вероятной причиной является ишиас.
Радикулопатия — это то же самое, что ишиас?
Радикулопатия — это более широкий термин, который описывает симптомы, вызванные защемлением нерва в позвоночнике. Ишиас — это особый и наиболее распространенный тип радикулопатии.
Стоит ли отдыхать, если у меня радикулит?
Может потребоваться отдых и изменение активности и уровня активности. Однако чрезмерный отдых, постельный режим и отсутствие физической активности могут усугубить вашу боль и замедлить процесс заживления. Важно поддерживать как можно больше активности, чтобы мышцы оставались гибкими и сильными.
Перед тем, как начать собственную программу упражнений, сначала обратитесь к врачу или специалисту по позвоночнику, чтобы поставить правильный диагноз. Этот медицинский работник направит вас к подходящему физиотерапевту или другому специалисту по физическим упражнениям или механике тела, чтобы разработать программу упражнений и укрепления мышц, которая лучше всего подходит для вас.
Этот медицинский работник направит вас к подходящему физиотерапевту или другому специалисту по физическим упражнениям или механике тела, чтобы разработать программу упражнений и укрепления мышц, которая лучше всего подходит для вас.
Может ли ишиас вызвать отек ноги и / или лодыжки?
Ишиас, вызванный грыжей межпозвоночного диска, стенозом позвоночника или костной шпорой, сдавливающей седалищный нерв, может вызвать воспаление или отек пораженной ноги.Осложнения синдрома грушевидной мышцы также могут вызвать отек ноги.
Связаны ли синдром беспокойных ног, рассеянный склероз, синдром запястного канала, подошвенный фасциит, опоясывающий лишай или бурсит с ишиасом?
Хотя все эти состояния влияют либо на спинной мозг, нервы, мышцы, связки или суставы и могут вызывать боль, ни одно из них напрямую не связано с радикулитом. Основные причины этих состояний разные. Ишиас поражает только седалищный нерв. При этом наиболее похожим заболеванием является синдром запястного канала, который также включает сдавление нерва.
Последнее слово о радикулите. . . .
В большинстве случаев ишиас не требует хирургического вмешательства. Обычно достаточно времени и ухода за собой. Однако, если простые процедуры по уходу за собой не уменьшают вашу боль, обратитесь к врачу. Ваш лечащий врач может подтвердить причину вашей боли, предложить другие варианты лечения и / или направить вас к другим специалистам по охране здоровья позвоночника, если это необходимо.
Почему сильное ядро может помочь уменьшить боль в пояснице — Основы здоровья от клиники Кливленда
Если вы страдаете от болей в спине, вы, вероятно, слышали, что укрепление кора может принести вам некоторое облегчение.Но всегда ли это правда? И если да, то как вы это делаете? Физиотерапевт Патти Мариано Копасакис, PT, DPT, SCS, отвечает на общие вопросы о том, что мы должны знать об укреплении основной группы мышц.
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Q: Какое у вас ядро?Когда большинство людей думают о ядре тела, они думают о брюшной полости или области шести кубиков чуть ниже ребер.Хотя мышцы живота являются важной частью кора, мы считаем важными и другие области.
В вашем ядре:
- Передние мышцы живота — прямые мышцы живота.
- Мышцы вдоль тела — внутренние и внешние косые.
- Глубокая мышца, охватывающая переднюю часть живота — поперечный живот.
- Мышцы спины, которые расположены между костями позвоночника и проходят вдоль позвоночника — мышцы, выпрямляющие позвоночник, и мультифиди.
Ваше ядро также включает диафрагму, мышцы тазового дна, сгибатели бедра и ягодичные мышцы.
В: Какова взаимосвязь между основной силой и болью в спине?Теоретически, если ваши мышцы вокруг поясницы ослаблены, ваше тело будет больше полагаться на пассивные структуры для стабильности, включая связки — ткань, соединяющую кость с костью, а также на кости позвоночника или диски, которые лежат между костями позвоночника. Это может вызвать боль.
Но некоторые исследования показали, что определенные основные упражнения не более полезны, чем обычные упражнения при боли в пояснице. Мы знаем, что упражнения в целом могут помочь, а сосредоточение внимания на основных мышцах может принести дополнительную пользу.
В: Какие упражнения для кора могут помочь при боли в спине?Вот моя пятерка:
- Боковая планка — Сядьте на пол, положив правую руку ниже правого плеча и поставив ступни друг на друга.Поднимите тело, держа ноги вытянутыми, мышцы живота задействованы, а ступни поставлены друг на друга. Держать. Повторите с другой стороны. Вы можете изменить эту позу, опустив нижнее колено на пол для дополнительной поддержки.
- Планка — Встаньте на четвереньки. Втяните живот и шагните за собой, пока ноги не станут прямыми. Руки держите прямо под плечами, а шею прямо. Крепко держите живот и ноги, не позволяя пояснице провисать. Задержитесь и дышите 30 секунд.Вы можете изменить эту позу, опустив колени.
- Птичья собака — Стоять на четвереньках. Вытяните одну руку перед собой, втяните живот и вытяните противоположную ногу позади себя. Повторите с другой стороны.
- Марши — Лягте на спину, согнув колени. Сделайте глубокий вдох и на выдохе втяните мышцы живота, как будто затягивая ремень. При этом поднимите одну ногу на несколько дюймов от пола. Вернитесь в исходное положение и поменяйте сторону.Повторите по 8-10 повторений с каждой стороны. 3 комплекта.
- Собака, направленная вверх — Лягте лицом вниз, слегка приподняв голову и положив руки ладонями вниз под плечи. Вытяните пальцы ног. Выдохните, затем надавите руками и стопами и поднимите тело и ноги вверх, пока руки не выпрямятся, а тело и ноги не оторвутся от земли. Держите шею расслабленной, а мышцы бедер напряженными, пока вы дышите.
Выполняя упражнения на планке, начните с удерживания в течение от 15 до 30 секунд.Если вы играете с собакой и ножницами, попробуйте три подхода по восемь или 10 повторений. Для собаки вверх сделайте один подход из 10 повторений.
В: Можете ли вы повредить спину, пытаясь укрепить мышцы кора?Любое упражнение, выполняемое неправильно, будь то упражнение для укрепления кора или иное упражнение, может вызвать дискомфорт.
Упражнения на скручивание или даже неправильное выполнение вышеперечисленных упражнений могут вызвать боль в пояснице. Но маловероятно, что одно повторение упражнения серьезно повредит вашему телу, если только это не упражнение с очень тяжелым весом.
Лучший способ обезопасить свое тело — это прислушиваться к сигналам организма, таким как боль во время и сразу после тренировки, а также на следующий день после тренировки.
В: Когда следует поговорить с врачом о боли в спине?Если происходит что-либо из следующего, вам следует проконсультироваться со своим врачом:
- Ваша боль продолжается больше месяца, несмотря на то, что вы отдыхаете от деятельности, которая усугубляет ее.
- Ваша боль усиливается.
- Твоя боль будит тебя ото сна.
- Ваша боль ощущается в пояснице, но также распространяется на одну или обе ноги.
- Вы замечаете, что одна нога становится слабее другой.
В: Куда обратиться, если вам нужна помощь в составлении плана по устранению боли в спине?
Физиотерапевтов поезд, как опорно-двигательный аппарат эксперты — они являются специалистами по мышцам, костям и движениям человека. Эти специалисты являются наиболее квалифицированными специалистами, помимо врача-ортопеда, для оценки проблем со спиной.
Поскольку существует множество факторов, влияющих на боль в пояснице и многие типы боли в пояснице, рекомендуется хотя бы один раз посетить физиотерапевта для оценки и последующего плана лечения. Это даст вам индивидуальный план с упражнениями, которые будут безопасно прогрессировать. Идея укрепления кора, хоть и полезна, — это всего лишь одна часть головоломки, связанной с болью в пояснице.
Симптомы, причины, тесты и лечение
Обзор
Что такое грыжа межпозвоночного диска?
Позвоночник, или позвоночник, состоит из ряда отдельных костей, называемых позвонками, которые сложены друг с другом, образуя позвоночный столб.Между позвонками расположены плоские круглые амортизирующие прокладки, называемые межпозвоночными дисками, которые действуют как амортизаторы. Каждый диск имеет мягкий гелеобразный центр, называемый пульпозным ядром, окруженный жестким фиброзным внешним слоем, называемым кольцом.
Грыжа межпозвоночного диска — также называемая соскользнувшим или разорванным диском — возникает, когда давление со стороны позвонков выше и ниже заставляет часть или все пульпозное ядро пройти через ослабленную или разорванную часть фиброзного кольца. Пульпозная грыжа может давить на нервы рядом с диском, вызывая боль.
Грыжи межпозвоночных дисков чаще всего возникают в нижней части позвоночника; однако они также могут возникать в шейном и грудном отделах позвоночника. Грыжа межпозвоночного диска — одна из наиболее частых причин боли в шее, спине и / или ноге (ишиас) и боли в шее
Насколько распространены грыжи межпозвонковых дисков?
Грыжа межпозвоночного диска очень распространена. Чаще они возникают у людей в возрасте от 35 до 55 лет. Они чаще встречаются у мужчин, чем у женщин.
Симптомы и причины
Каковы симптомы грыжи межпозвоночного диска?
Грыжа межпозвоночного диска часто не вызывает никаких симптомов.Симптомы грыжи межпозвоночного диска в нижней части спины включают:
- Боль, отдающая в ягодицы, ноги и ступни, называемая ишиасом (боль в спине также может присутствовать, а может и не присутствовать).
- Покалывание или онемение в ногах или ступнях.
- Мышечная слабость.
Симптомы грыжи межпозвоночного диска на шее включают:
- Боль около или над лопаткой.
- Боль, отдающая в плечо, руку и — иногда — в кисть и пальцы.
- Боль в шее, особенно в спине и по бокам шеи (боль может усиливаться при сгибании или повороте шеи).
- Спазм мышц шеи.
Симптомы грыжи межпозвоночного диска в средней части спины обычно нечеткие. Могут быть боли в верхней части спины, пояснице, животе или ногах, а также слабость или онемение в одной или обеих ногах.
Что вызывает грыжу межпозвоночного диска?
Грыжа возникает, когда внешняя часть диска, фиброзное кольцо, становится слабой и разрывается.Несколько факторов могут способствовать ослаблению диска, в том числе
- Старение и дегенерация.
- Чрезмерный вес.
- Внезапное напряжение из-за неправильного подъема или резкого скручивания.
Какие осложнения связаны с грыжей межпозвоночного диска?
Хроническая (продолжающаяся) боль в спине или ноге и потеря контроля или чувствительности в ногах или ступнях являются некоторыми осложнениями нелеченной грыжи диска.
Диагностика и тесты
Как диагностируется грыжа межпозвоночного диска?
Ваш лечащий врач начнет оценку с полного медицинского осмотра и истории болезни, включая анализ ваших симптомов.Он или она может провести неврологический осмотр, чтобы проверить ваши мышечные рефлексы, ощущения и мышечную силу.
Врач может использовать некоторые другие диагностические тесты для подтверждения диагноза и более точной оценки места и степени грыжи. Эти тесты могут включать:
- Рентген : Рентгеновские лучи используют малые дозы радиации для получения изображений тела. Рентген позвоночника может быть сделан, чтобы исключить другие причины боли в спине или шее.
- МРТ или компьютерная томография: Магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) могут показать сужение позвоночного канала, вызванное грыжей.
- Миелограмма: Это инъекция красителя в позвоночный канал с последующей компьютерной томографией. Миелограмма может помочь определить размер и расположение грыжи.
- ЭМГ: Электромиелограмма (ЭМГ) включает введение небольших игл в различные мышцы и измерение электрической активности. Измеряется реакция мышцы, которая указывает на степень нервной активности. ЭМГ может помочь определить, какой нервный корешок или корешки поражены грыжей диска.
Ведение и лечение
Как лечится грыжа межпозвоночного диска?
Большинство грыж межпозвоночных дисков разрешается самостоятельно или при консервативном лечении, которое включает отдых, противовоспалительные препараты и физиотерапию. Некоторые люди считают, что компрессы со льдом или влажное тепло, прикладываемое к пораженному участку, обеспечивают некоторое симптоматическое облегчение боли и мышечных спазмов в спине.В случаях, когда консервативное лечение не улучшает состояние, могут потребоваться спинномозговые инъекции или хирургическое вмешательство.
Общие внебиржевые НПВП включают аспирин, ибупрофен (Motrin®, Advil®) и напроксен (Naprosyn®, Aleve®). Вы можете принимать лекарства во время еды, чтобы избежать раздражения желудка.
Миорелаксанты и различные анальгетики могут быть назначены для облегчения дискомфорта, связанного с сильной болью или мышечными спазмами в начальные периоды лечения.
- Физиотерапия: Целью физиотерапии является улучшение основной силы, гибкости и выносливости, чтобы вы могли заниматься своими обычными делами.
Упражнения, предписанные физиотерапевтом, также могут помочь снизить давление на нервы, уменьшив симптомы боли и слабости. Программа упражнений часто включает упражнения на растяжку для улучшения гибкости напряженных мышц и аэробные упражнения, такие как ходьба или использование велотренажера, для повышения выносливости и улучшения кровообращения.
Другие упражнения могут помочь укрепить мышцы спины, живота и ног.
- Спинальные инъекции — Инъекция кортизоноподобного лекарства в нижнюю часть спины может помочь уменьшить отек и воспаление нервных корешков, увеличивая подвижность.Эти инъекции называют эпидуральной анестезией или блокадой нервов.
- Хирургия — Хирургия может потребоваться людям, которые не реагируют на консервативное лечение, у которых симптомы прогрессивно ухудшаются или у которых наблюдается прогрессирующее неврологическое ухудшение. В редких случаях грыжа большого диска может повредить нервы мочевого пузыря или кишечника, что требует неотложной операции. Наиболее распространенные хирургические варианты включают микродискэктомию, ламинэктомию или фораминотомию.
- Микродискэктомия — Микродискэктомия — это процедура, используемая для удаления фрагментов грыжи межпозвоночного диска, часто с использованием операционного микроскопа.
- Ламинэктомия — Удаляется часть кости, которая огибает спинной мозг (пластинка) и покрывает его, а также ткань, которая оказывает давление на нерв или спинной мозг. Эта процедура проводится под общим наркозом. Пребывание в больнице составляет от одного до двух дней. Полное выздоровление занимает около шести недель.
Профилактика
Можно ли что-нибудь сделать, чтобы предотвратить грыжу межпозвоночного диска?
Не всегда можно предотвратить грыжу межпозвоночного диска, но есть шаги, которые вы можете предпринять, чтобы снизить риск:
- Используйте надлежащую подъемную технику.Не сгибайтесь в талии. Согните колени, сохраняя при этом прямую спину, и задействуйте сильные мышцы ног, чтобы выдержать нагрузку.
- Поддерживайте здоровый вес. Избыточный вес оказывает давление на поясницу.
- Соблюдайте правильную осанку при ходьбе, сидении, стоянии и сне. Например, встаньте прямо, расправьте плечи, живот вовнутрь и низ спины ровно. Сядьте, поставив ступни на пол или приподняв их. Спите на твердом матрасе и спите на боку, а не на животе.
- Часто растягивайтесь, когда сидите длительное время.
- Не носите обувь на высоком каблуке.
- Регулярно выполняйте упражнения, чтобы мышцы спины, ног и живота оставались сильными. Регулярно выполняйте аэробные упражнения. Постарайтесь сбалансировать гибкость с укреплением в регулярной программе упражнений.
- Бросьте курить.
- Ешьте здоровую, хорошо сбалансированную пищу.
Перспективы / Прогноз
Каковы перспективы для людей с грыжей межпозвоночного диска?
Большинство болей в спине и ногах проходят постепенно — обычно в течение шести недель — после принятия простых мер.Фактически, большинство людей с грыжей межпозвоночного диска поддаются консервативному лечению в течение шести недель и могут вернуться к своей обычной деятельности. У некоторых боль в спине сохраняется даже после лечения.
Foot Drop: симптомы, причины, методы лечения
Обзор
Опускание стопы — это состояние, при котором вы не можете поднять переднюю часть одной или обеих ног.Падение стопы может быть временной или постоянной проблемой, в зависимости от того, что ее вызывает.
Симптомы и причины
Падение стопы — признак основной проблемы. Это состояние может быть вызвано многими заболеваниями или заболеваниями, которые влияют на нервы или мышцы, в том числе:
Люди, у которых свисает ступня, могут тянуть пальцы ног при ходьбе.Возможно, им также придется поднять колени выше, чем обычно, чтобы не волочить пальцы ног. Другие симптомы включают мышечную слабость и ощущение «покалывания» в ноге.
Диагностика и тесты
Чтобы диагностировать падение стопы, врач проведет физический осмотр и спросит вас о ваших симптомах.Врач также захочет посмотреть, как вы ходите, и осмотрит мышцы ваших ног на предмет слабости или повреждений.
Врач может назначить определенные анализы, в том числе следующие:
- Визуализирующие обследования, включая рентген, ультразвук, МРТ и компьютерную томографию для выявления повреждений ног, спинного или головного мозга
- Анализы крови для проверки уровня сахара в крови и поиска любых потенциальных токсинов (ядов), которые могут быть причиной этого состояния
- Тесты нервной проводимости для проверки функционирования нервов
- Электромиография — тест, при котором электроды помещают в мышцы ног для измерения их электрической активности (насколько хорошо они передают сигналы и ощущения).
Ведение и лечение
Лечение провисания стопы зависит от того, чем оно вызвано. Варианты лечения включают следующее:
- Упражнения для укрепления мышц голени
- Ортопедия : Ортопедическое приспособление — это легкое устройство, которое надевается на лодыжку и голень, чтобы они оставались прямыми.Врач также может порекомендовать стельки для ортопедической обуви.
- Электрическая стимуляция нервов : Электроды помещаются на голень и подключаются к небольшой сумке, которую пациент носит на бедре. Пакет посылает импульсы на электроды, заставляя нервы в голени укорачиваться, что помогает поднять ногу. В некоторых случаях электроды имплантируют в ногу пациента во время операции.
- Хирургия : Сухожилие можно перенести с другой ноги на мышцу пораженной ноги, чтобы помочь ей подтянуть ступню вверх.Если свисание стопы необратимо, ваш врач может порекомендовать операцию по сращению стопы и голеностопного сустава.
Перспективы / Прогноз
Большинство людей полностью восстанавливаются после падения стопы. Некоторые пациенты, у которых свисание стопы вызвано более серьезным заболеванием, могут никогда полностью не выздороветь.
Жить с
Если у вас возникли проблемы с передвижением ног или вы заметили, что регулируете походку, чтобы не тянуть пальцы ног, обратитесь к врачу. Он или она осмотрит вас, чтобы определить, есть ли у вас отвисшая ступня.
Ишиас Симптомы, причины, лечение, упражнения
Что такое ишиас?
Ишиас — это распространенный тип боли, поражающей седалищный нерв, большой нерв, идущий от нижней части спины к задней части каждой ноги.
Симптомы ишиаса
Общие симптомы ишиаса включают:
- Боль в пояснице
- Боль в задней части или ноге, усиливающаяся при сидении
- Боль в бедре
- Жжение или покалывание в ноге
- Слабость, онемение или затрудненное движение ногой или ступней
- Постоянная боль с одной стороны задней части
- Стреляющая боль, из-за которой трудно встать
Ишиас обычно поражает только одну сторону нижней части тела.Часто боль распространяется от поясницы до задней поверхности бедра и вниз по ноге. В зависимости от того, где поражен седалищный нерв, боль может распространяться на стопу или пальцы ног.
У некоторых людей боль при ишиасе может быть сильной и приводящей к инвалидности. У других боль при ишиасе может быть нечастой и раздражающей, но может усилиться.
Продолжение
Немедленно обратитесь за медицинской помощью, если у вас:
- Лихорадка и боль в спине
- Отек или покраснение в спине или позвоночнике
- Боль, которая движется вниз по ногам
- Онемение или слабость в верхней части бедер, ног , таз или дно
- Жжение при мочеиспускании или кровь в моче
- Сильная боль
- Нарушение контроля над мочевым пузырем или кишечником (утечка или невозможность добраться до туалета вовремя)
Причины и риск ишиаса Факторы
Ишиас возникает в результате раздражения корня (ов) нижнего поясничного и пояснично-крестцового отделов позвоночника.
Дополнительные частые причины ишиаса включают:
- Стеноз поясничного отдела позвоночника (сужение позвоночного канала в нижней части спины)
- Дегенеративная болезнь диска (разрушение дисков, которые действуют как подушки между позвонками)
- Спондилолистез (состояние при котором один позвонок скользит вперед по другому)
- Беременность
- Мышечный спазм в спине или ягодицах
Другие факторы, которые могут повысить вероятность развития ишиаса, включают:
- Старение (которое может вызвать изменения в позвоночнике (например, костные шпоры или грыжи межпозвоночных дисков)
- Диабет
- Избыточный вес
- Регулярные упражнения
- Ношение высоких каблуков
- Сон на слишком жестком или слишком мягком матрасе
- Курение
- Ваша работа, особенно если она связана с вождение в течение длительного времени, скручивание спины или ношение тяжелых вещей
Диагностика ишиаса
Если ваш врач считает, что у вас ишиас, вы пройдете медицинский осмотр, чтобы он проверил ваши рефлексы и убедился, насколько сильны ваши мышцы.Они могут попросить вас выполнить определенные действия, например, пройтись на пятках или носках, чтобы увидеть, что вызывает у вас боль.
Если у вас сильная боль, врач может назначить визуализацию, чтобы проверить наличие костных шпор и грыж межпозвоночных дисков. Вы можете пройти такие тесты, как:
- Рентген, , который делает снимки внутренней части вашего тела, для проверки костных шпор
- Компьютерная томография, , который объединяет серию рентгеновских снимков для лучшего обзора на спинном мозге и спинных нервах
- МРТ, , который использует радиоволны и магниты для создания изображений ваших внутренних органов, чтобы получить подробный обзор вашей спины и позвоночника
- Электромиография (ЭМГ), , которая измеряет скорость нервных сигналов путешествуйте по своему телу, чтобы проверить, нет ли грыжи межпозвоночного диска
Лечение ишиаса
Большинство людей с ишиасом чувствуют себя лучше после действий по уходу за собой или домашних средств, таких как:
Продолжение
Но если ваша боль не Вам станет лучше, ваш врач может предложить другие варианты.
Лекарства
Ваш врач может порекомендовать несколько различных типов лекарств, в том числе:
Физическая терапия
Физиотерапевт покажет вам, как выполнять упражнения, которые улучшат вашу осанку и сделают вас более гибкими. Они также укрепят мышцы, поддерживающие вашу спину.
Стероидные инъекции
Ваш врач может порекомендовать вам инъекции стероидов, например, укол кортизона. Они сделают вам укол с лекарством от воспаления вокруг нерва, которое поможет уменьшить вашу боль.Эффект обычно длится несколько месяцев, но со временем проходит.
Хирургия
Если у вас сильная боль, которая не проходит, слабость или потеря контроля над мочевым пузырем или кишечником, ваш врач может порекомендовать операцию.



 Спинальные манипуляции кажутся такими же эффективными и безопасными, как и стандартные методы лечения боли в пояснице, но могут не подходить для лечения иррадиирующей боли.
Спинальные манипуляции кажутся такими же эффективными и безопасными, как и стандартные методы лечения боли в пояснице, но могут не подходить для лечения иррадиирующей боли.
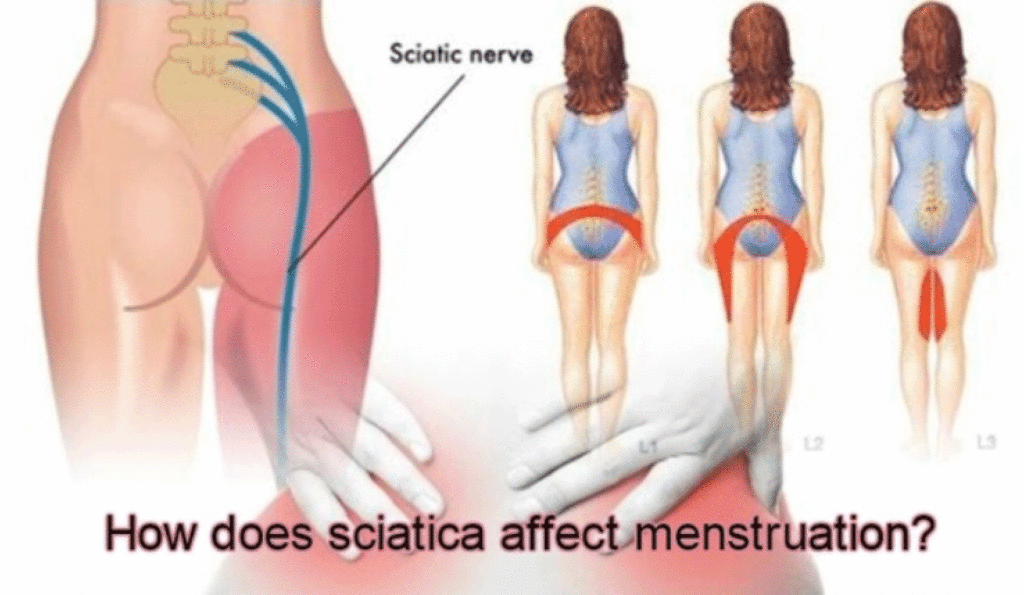
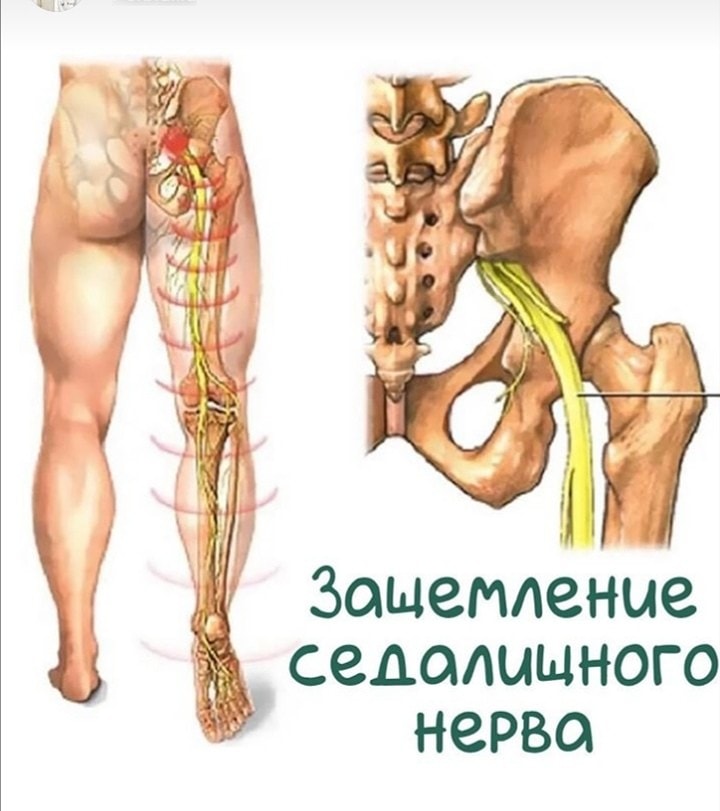

 Он ослабляет позвоночник и позвоночные диски, что увеличивает нагрузку на позвоночник и диски и вызывает проблемы со спиной и позвоночником.
Он ослабляет позвоночник и позвоночные диски, что увеличивает нагрузку на позвоночник и диски и вызывает проблемы со спиной и позвоночником.