Острый вульвит. Как лечить вульвит у девочек
Жжение и зуд в интимных местах, болезные ощущения при ходьбе и мочеиспускании испытала в жизни хоть раз каждая женщина. Нередко эти симптомы означают вульвит – воспаление наружных женских половых органов. Однако точный диагноз может поставить только врач.
Как первичное заболевание вульвит встречается редко. Чаще всего он является следствием другой болезни – вагинита (воспаление слизистой оболочки влагалища). Иногда эти два заболевания протекают одновременно, и тогда болезнь носит уже другое название – вульвовагинит. И в том, и в другом случае причиной воспаления являются микробы или паразиты (кишечная палочка, трихомонады, гонококки, дрожжи, глисты), которые развиваются при отсутствии должной гигиены интимных мест. Занести заразу можно грязными руками, несвежим бельем. Иногда причиной становится длительное механическое раздражение (например, тесные трусы-стринги или узкие сдавливающие брюки).
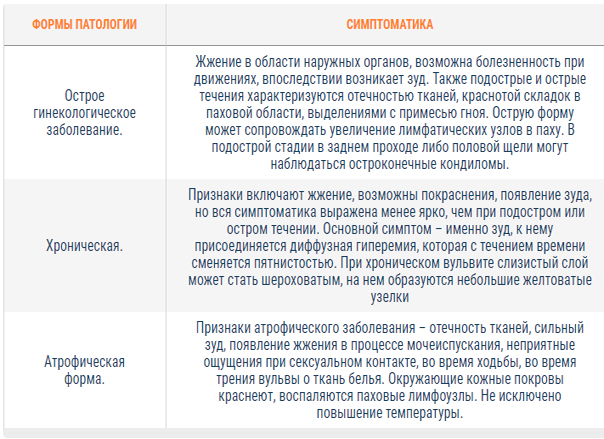
Врачи различают две разновидности заболевания: хронический и острый вульвит.
При остром вульвите признаки появляются быстро, иногда сразу несколько: зуд и жжение в интимных местах, набухание половых органов, болезненное мочеиспускание, выделения из влагалища, увеличение паховых лимфатических узлов.
К сожалению, эта болезнь возникает не только у взрослых женщин, но и у девочек. Вульвит у девочек от 3 до 10 лет может возникать при попадании инфекции во влагалище с током крови (при скарлатине, дифтерии, кори и др.) или контактно-бытовым путем (например, при неправильном подтирании). Симптомы вульвита у девочек проявляются так же, как и у взрослых женщин – отек и покраснение наружных половых органов, жжение и зуд, выделение белей.
Нередко родители не обращают должного внимания на поведение своего ребенка. Между тем, некоторые особенности, например, частые просыпания ночью, скрип зубами во сне могут свидетельствовать о начале некоторых заболеваний, в том числе и такого как вульвит.
Если вульвит не лечить, то болезнь может привести к рецидивам заболевания, возникновению эрозий и язв, деформации половых органов (синехии, т.е. сращению).
Как лечить вульвит. Лечение проводится с помощью антибиотиков и направлено на устранение причины заболевания. Чтобы поставить диагноз «вульвит» врач-гинеколог должен тщательно осмотреть пациентку. Если пациент – ребенок, то осмотр должен проводится только в присутствии родителей. Для уточнения диагноза проводят бактериоскопическое и бактериологическое исследования, при необходимости делают кольпоскопию (метод исследования слизистой оболочки влагалища и влагалищной части шейки матки с помощью оптического инструмента). При своевременном обращении болезнь хорошо поддается лечению, что позволяет избежать тяжелых последствий.
Ещё статьи:
Кандидозный вульвит, лечение и диагностика в ОН Клиник
Кандидозный вульвит – воспаление женских половых органов: больших и малых половых губ, влагалища и преддверия клитора. В чем причина и что делать?
Возбудителем заболевания, как и кандидозного вульвовагинита, кандидозного кольпита, являются дрожжеподобные грибки рода Candida. В более общей форме воспаление слизистой вульвы имеет больше возбудителей, но в данном случае — причина заболевания именно грибок.
Вульвит кандидозный может быть выражен в одной из следующих клинических форм:
- катаральный хронический;
- острый и подострый катарально-мембранозный;
- краурозоподобный хронический;
- лейкоплакиевидный хронический;
- пруригинозный асимптомный;
- смешанный.
Симптомы кандидозного вульвита
Основные симптомы кандидозного вульвита, как и симптомы кандидозного вагинита следующие: неприятный характерный зуд и жжение разной степени интенсивности (от небольшой до чувствительной). При этом зуд обостряется перед менструацией. А после неё может вовсе исчезнуть.
При этом зуд обостряется перед менструацией. А после неё может вовсе исчезнуть.
При осмотре пациента слизистые оболочки половых органов воспалены, и, как правило, имеют багровый или синюшный оттенок. В некоторых случаях может присутствовать высыпание (везикулы). Отмечаются выделения творожистого типа, сухость, гипермированный красный цвет половых губ. Часто симптомы вульвита и кандидозной разновидности пересекаются. Только врач сможет установить причину болезни.
Лечение кандидозного вульвита
После физического обследования, изучения результатов анализов пациента, врач может поставить диагноз «кандидозный вульвит» и лечение этого заболевания будет подобрано с учётом индивидуальных особенностей организма. В первую очередь, назначается терапия общего и местного воздействия, задачей которой является ликвидация воспалительного процесса на пораженных заболеванием органах (гениталиях).
Используются:
- компрессы;
- мази;
- ванночки успокаивающего действия, снимающие зуд и дискомфорт;
- в особых случаях могут быть назначены антибиотики;
- если присутствует риск возникновения аллергических реакций, используются антигистаминные препараты.

Лечение кандидозного вульвита должно проводиться под наблюдением лечащего врача-гинеколога.
Во время лечения пациент должен ограничить половую жизнь (половой покой) и придерживаться щадящей диеты — избегать сладкой, жирной, острой, солёной пищи.
Узнать более подробно о том, как лечить кандидозный вульвит и пройти полное обследование у квалифицированного врача-гинеколога Вы можете в медицинском центре «ОН Клиник».
Рейтинг статьи:
2.5 из 5 на основе 4 оценки
Автор: Александр Медведев
%PDF-1.6 % 1 0 obj > endobj 4 0 obj /ModDate (D:20160622161340+03’00’) /Subject >> endobj 2 0 obj > stream application/pdf

Три трудно диагностируемые формы хронического вагинита — обратитесь в QD
Автор: Oluwatosin Goje, MD
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем Политику в отношении продуктов или услуг, не принадлежащих Cleveland Clinic.
Наиболее часто инфекционный вагинит представляет собой спектр состояний, связанных с вагинальным зудом, болью, жжением и выделениями, включая кандидоз, бактериальный вагиноз и трихомониаз.При хроническом вагините одни и те же симптомы сохраняются шесть месяцев и более. Часто эти проблемы становятся хроническими, потому что симптомы могут быть прерывистыми, или пациент самостоятельно лечился с помощью безрецептурных кремов с гидрокортизоном и противогрибковых суппозиториев, прежде чем обратиться к врачу.
Эти состояния обычно поддаются лечению после постановки диагноза, поскольку они часто являются результатом изменения нормального баланса вагинальных бактерий или снижения уровня эстрогена. Наиболее частыми формами хронического вагинита являются атрофический вагинит (мочеполовой синдром менопаузы) и десквамативный воспалительный вагинит.В редких случаях симптомы хронического вагинита могут указывать на болезнь генитального трансплантата против хозяина.
Наиболее частыми формами хронического вагинита являются атрофический вагинит (мочеполовой синдром менопаузы) и десквамативный воспалительный вагинит.В редких случаях симптомы хронического вагинита могут указывать на болезнь генитального трансплантата против хозяина.
Атрофический вагинит
Атрофический вагинит — это обычно состояние в постменопаузе, связанное со снижением уровня эстрогена, которое приводит к истончению и воспалению стенок влагалища. Пациенты с атрофическим вагинитом часто ощущают сухость влагалища, зуд, раздражение, диспареунию и жжение при мочеиспускании. Изучая историю болезни пациента, важно обсудить тонкую разницу между жжением во время мочеиспускания (что может указывать на инфекцию мочевыводящих путей) и жжением после мочеиспускания.Многие женщины с атрофическим вагинитом сообщают о жжении при мочеиспускании, а иногда и о жжении после мочеиспускания, но результаты посева мочи отрицательные.
Атрофическая вульва и уретра
Диагноз атрофического вагинита обычно основывается на симптомах, хотя иногда может быть показан посев мочи, вагинальный скрининг на инфекционные причины и рН влагалища, чтобы исключить другие проблемы. У женщин с атрофическим вагинитом pH> 4,6.
У женщин с атрофическим вагинитом pH> 4,6.
Атрофический вагинит лечится гормональными или негормональными методами. Для женщин, которые хотят избавиться от диспареунии, есть ряд доступных без рецепта увлажняющих и лубрикантов для влагалища, включая лубриканты на водной или силиконовой основе, кокосовое масло первого отжима или оливковое масло.
Местная гормональная терапия — это следующий шаг для пациентов, у которых негормональная терапия не помогает, и может принимать форму вагинальных таблеток эстрогена, крема или кольца.Все формы местного интравагинального эстрогена сопоставимы. Как правило, это решение зависит от предпочтений пациента и страхового покрытия. Единственный раз, когда я предпочитаю крем, — это когда у пациента значительная атрофия вульвы, и ему необходимо нанести крем на уретру, преддверие и интроитус.
Некоторым пациентам также помогут селективные модуляторы рецепторов эстрогена (SERM), которые были одобрены Управлением по контролю за продуктами и лекарствами США для лечения умеренной и тяжелой вульвовагинальной атрофии. Пациентам, которым эстроген противопоказан, я рекомендую вагинальный прастерон, который является стероидом дегидроэпиандростерон (ДГЭА), показанным для лечения диспареунии средней и тяжелой степени и атрофического вагинита. Независимо от предлагаемой гормональной терапии, я предпочитаю местное лечение пероральному для лечения мочеполового синдрома менопаузы или атрофического вагинита, поскольку оно имеет меньше системных эффектов.
Пациентам, которым эстроген противопоказан, я рекомендую вагинальный прастерон, который является стероидом дегидроэпиандростерон (ДГЭА), показанным для лечения диспареунии средней и тяжелой степени и атрофического вагинита. Независимо от предлагаемой гормональной терапии, я предпочитаю местное лечение пероральному для лечения мочеполового синдрома менопаузы или атрофического вагинита, поскольку оно имеет меньше системных эффектов.
Пациенты, для которых гормональное лечение не подходит или неэффективно, могут получить пользу от низкодозной радиочастотной термотерапии.
Десквамативный воспалительный вагинит
Примерно 8% пациентов с симптомами хронического вагинита страдают десквамативным воспалительным вагинитом. Это состояние часто упускается из виду или ошибочно диагностируется как трихомониаз, поскольку оно имеет похожие симптомы, включая желто-зеленоватые выделения, зуд и жжение (иногда не связанные с мочеиспусканием), покраснение и диспареунию. При медицинском осмотре у пациентов наблюдаются гнойные выделения, которые могут быть обильными, покраснение вульвы и влагалища, некоторое контактное кровотечение с введением зеркала. Уровень pH влагалища> 5. Микроскопия солевого раствора выявляет лейкорею, которая может скрывать вагинальные эпителиальные клетки и парабазальные клетки (парабазальные клетки — незрелые клетки, наблюдаемые у гипоэстрогенных пациентов).
Уровень pH влагалища> 5. Микроскопия солевого раствора выявляет лейкорею, которая может скрывать вагинальные эпителиальные клетки и парабазальные клетки (парабазальные клетки — незрелые клетки, наблюдаемые у гипоэстрогенных пациентов).
Десквамативный воспалительный вагинит: лейкоцитов больше, чем вагинальных эпителиальных клеток.
Это диагноз исключения (инфекции следует исключить), и большинство пациентов лечились бы от инфекционных причин несколько раз без полного или частичного исчезновения симптомов.Лечение десквамативного воспалительного вагинита — это 4-6-недельный курс 2% интравагинального клиндамицина. Пациентам с парабазальными клетками следует рассмотреть возможность введения вагинального эстрогена — возможно, в сочетании с клиндамицином. Следующей линией терапии для пациентов, у которых это не получилось, будет интравагинальный крем с 10% гидрокортизоном в течение 4-6 недель. У некоторых пациентов может случиться рецидив, и потребуется поддерживающая терапия интравагинальным гидрокортизоном, а также вагинальным эстрогеном. Этих пациентов следует направить к специалистам по вульвовагинальности.
Этих пациентов следует направить к специалистам по вульвовагинальности.
Генитальный трансплантат против болезни хозяина
Болезнь «генитальный трансплантат против хозяина» — частое осложнение, с которым сталкиваются примерно 25-50% реципиентов аллогенной крови и трансплантата костного мозга (BMT). Важно узнать о вагинальных симптомах, таких как зуд, сухость, диспареуния и жжение при мочеиспускании, поскольку пациенты могут чувствовать, что эти симптомы незначительны, когда им приходится сталкиваться с такими серьезными процедурами. Физические признаки включают гнойные выделения и отклонения от нормальной анатомии влагалища.Они могут жаловаться на зуд и сухость вульвы и влагалища, диспареунию и контактное кровотечение. Если не диагностировать и не лечить, генитальный трансплантат против хозяина может привести к вульвовагинальной атрофии, синезе вульвы и стенозу влагалища. В курс лечения входят: негормональные лубриканты; местные и вагинальные кортикостероиды; местные, вагинальные и иногда пероральные эстрогены; и пациентам со стенозом влагалища иногда может потребоваться операция. Пациентов следует направлять к специалистам по вульвовагинальности.
Пациентов следует направлять к специалистам по вульвовагинальности.
дерматозов вульвы: обзор и обновление
Mo Med.2015 июль-август; 112 (4): 301–307.
Резиденты Кассандра Симонетта, доктор медицины, Эрин К. Бернс, доктор медицины, и доцент Мэри А. Го, доктор медицины, находятся в отделении дерматологии Медицинской школы Сент-Луиса
Автор, ответственный за переписку Авторские права 2015 г. Медицинская ассоциация: Эта статья цитируется в других статьях в PMC.Abstract
Целью данной статьи является обзор шести важных воспалительных дерматозов вульвы и информирование читателей о новых достижениях в лечении этих состояний слизистой оболочки.Псориаз, склероз лихена, простой хронический лишай и красный плоский лишай — частые состояния вульвы, которые вызывают зуд и / или боль. Плазменно-клеточный вульвит и десквамативный воспалительный вагинит встречаются редко, их трудно распознать, и они часто остаются невыявленными.
Псориаз вульвы: патофизиология и эпидемиология
Псориаз — это хроническое воспалительное заболевание кожи, которым страдает примерно 2% населения в целом. 1 Патофизиология многофакторна, при этом полигенетические факторы играют роль в аномальной активации Т-клеток, благоприятствуя T H 17 профиль.Псориаз вульвы (ВП) часто возникает на фоне генерализованного псориаза бляшек или обратного псориаза. Поражение кожи гениталий происходит у 29–46% пациентов с псориазом2. Только 2–5% пациентов с псориазом имеют поражение, ограниченное областью половых органов.1 Псориаз имеет бимодальное начало с пиками в третьем и шестом десятилетиях, однако , псориаз вульвы встречается у пациентов любого возраста.
1 Патофизиология многофакторна, при этом полигенетические факторы играют роль в аномальной активации Т-клеток, благоприятствуя T H 17 профиль.Псориаз вульвы (ВП) часто возникает на фоне генерализованного псориаза бляшек или обратного псориаза. Поражение кожи гениталий происходит у 29–46% пациентов с псориазом2. Только 2–5% пациентов с псориазом имеют поражение, ограниченное областью половых органов.1 Псориаз имеет бимодальное начало с пиками в третьем и шестом десятилетиях, однако , псориаз вульвы встречается у пациентов любого возраста.
История и клиническая картина-VP
Псориаз вульвы может проявляться классическим типом бляшек или обратным псориазом с легким или тяжелым зудом.Псориаз вульвы часто проявляется неспецифической, плохо отграниченной эритемой. В этом месте сложно оценить масштаб. Боль и / или жжение могут стать более сильными на фоне усиления воспаления, вызванного трением, потоотделением и мацерацией в этом месте. Псориаз вульвы может быть связан со значительной болезненностью, дискомфортом и замешательством, которые могут ухудшить психосексуальное благополучие2.
Diagnosis-VP
Диагноз основывается на клинической морфологии. Он часто поражает волосяные кожные вульвы, включая лобок и большие половые губы, при этом щадя слизистую вульвы, с плохо разграниченными эритематозными бляшками с минимальным образованием чешуек или без них.Также можно оценить мацерацию или трещины.2 Клиническое подтверждение часто обеспечивается обследованием кожи всего тела, которое выявляет признаки генерализованного или обратного псориаза. Пациенты с генитальным псориазом чаще имеют признаки поражения ногтей по сравнению с пациентами без генитального поражения.3 Диагностика может быть осложнена наложенной инфекцией, контактным дерматитом или изменениями простого хронического лишая4 (см.). Дифференциальный диагноз включает кандидозный вульвовагинит, дерматофитную инфекцию, простой хронический лишай, экстрамаммарную болезнь Педжета и контактный дерматит.4 Если клинический диагноз неясен или поражения не поддаются лечению, может потребоваться биопсия кожи.
Псориаз вульвы, осложненный контактным дерматитом.
Патология-VP
Гистологические признаки псориаза вульвы сходны с таковыми при негенитальном псориазе, однако типичные характеристики могут быть незначительными.1 Он включает паракератоз, скопления нейтрофилов в роговом слое (микроабсцессы Манро), скопления нейтрофилов. внутри эпидермиса (спонгиотические пустулы Куйола), регулярный эпидермальный акантоз, истончение надпапиллярных пластинок, потеря зернистого слоя и расширение сосудов в сосочковом слое дермы.
Treatment-VP
Рекомендации по лечению интертригинозного псориаза, включая псориаз вульвы, были недавно опубликованы5. Лечение первой линии включает местные стероиды. Аналоги витамина D для местного применения или ингибиторы кальциневрина являются хорошим вариантом для долгосрочной терапии и не несут риска атрофии, телеангиэктазии, стрий и изъязвлений. Актуальные стероиды и стероидсберегающие агенты часто используются в комбинации, чтобы минимизировать раздражение. Любая сопутствующая инфекция требует соответствующего лечения.Лечебные средства второй линии включают смягчающие средства и продукты на основе дегтя для местного применения. Тяжелый псориаз вульвы может потребовать системной терапии, такой как метотрексат, пероральные ретиноиды или биологические агенты. 5
Любая сопутствующая инфекция требует соответствующего лечения.Лечебные средства второй линии включают смягчающие средства и продукты на основе дегтя для местного применения. Тяжелый псориаз вульвы может потребовать системной терапии, такой как метотрексат, пероральные ретиноиды или биологические агенты. 5
Склероз лихена: патофизиология и эпидемиология
Склероз лихена (СК) — это хроническое воспалительное состояние с неизвестной патофизиологией. Это, по-видимому, многофакторное заболевание, включающее генетические, аутоиммунные факторы и факторы окружающей среды. Циркулирующие антитела, направленные против белка внеклеточного матрикса 1, были идентифицированы у 74% пациентов со склеротическим лишаем.6 Существует бимодальный возрастной пик в пременархе и постменопаузе, однако большинству пациентов 50 лет и старше. 4 Злокачественная трансформация в плоскоклеточный рак зарегистрирована у 2–5% пациентов. 4, 7
Анамнез и клиническая картина- LS
Большинство пациентов жалуются на зуд, жжение и / или боль, однако у некоторых симптомы могут протекать бессимптомно. Диспареуния может возникать на фоне рубцевания, что приводит к сужению влагалища. Поражение перианальной области может привести к боли при дефекации и, как следствие, к запору.8 Симптомы могут быть прогрессирующими, рецидивирующими и перемежающимися, а спонтанная ремиссия встречается редко. 6 Экстрагенитальное поражение встречается менее чем у 20% пациентов. 7 Следует рассмотреть возможность скрининга на наличие в анамнезе аутоиммунных заболеваний, таких как заболевание щитовидной железы, очаговая алопеция и витилиго. 6,8
Диспареуния может возникать на фоне рубцевания, что приводит к сужению влагалища. Поражение перианальной области может привести к боли при дефекации и, как следствие, к запору.8 Симптомы могут быть прогрессирующими, рецидивирующими и перемежающимися, а спонтанная ремиссия встречается редко. 6 Экстрагенитальное поражение встречается менее чем у 20% пациентов. 7 Следует рассмотреть возможность скрининга на наличие в анамнезе аутоиммунных заболеваний, таких как заболевание щитовидной железы, очаговая алопеция и витилиго. 6,8
Diagnosis-LS
Склеротический лишай может поражать малые и большие половые губы, клитор, капюшон клитора, промежность и перианус, что характерно для формирования восьмерки вокруг вульвы и ануса6, 7 (см.).Он представляет собой ограниченную или широко распространенную бледность с морщинистой текстурой. Кроме того, могут присутствовать трещины, эрозии, экхимозы и пигментные изменения. Рубцевание может привести к сокращению или потере малых половых губ, стенозу влагалищного входа и рубцеванию капюшона клитора. 7 Следует отметить, что влагалище и шейка матки обычно сохраняются. Дифференциальный диагноз включает красный плоский лишай, псориаз, простой хронический лишай, витилиго, иммунобуллезное заболевание и пемфигоид слизистой оболочки.4, 6 Биопсия может помочь отличить склероз лишайника от красного плоского лишая и исключить злокачественную трансформацию в плоскоклеточный рак.6, 7
7 Следует отметить, что влагалище и шейка матки обычно сохраняются. Дифференциальный диагноз включает красный плоский лишай, псориаз, простой хронический лишай, витилиго, иммунобуллезное заболевание и пемфигоид слизистой оболочки.4, 6 Биопсия может помочь отличить склероз лишайника от красного плоского лишая и исключить злокачественную трансформацию в плоскоклеточный рак.6, 7
Склеротический лишай с блестящей сверкающей текстурой, напоминающей сигаретную бумагу.
Фото любезно предоставлено Либби Эдвардс, MD
Патология-LS
Гистологические признаки могут варьироваться в зависимости от хронического характера поражения, однако характерен лихеноидный воспалительный инфильтрат. Ранние поражения часто выявляют лихеноидный дерматит. Напротив, хорошо развитые поражения обычно имеют тонкий атрофический эпидермис, поверхностный кожный отек с широкой полосой гиалинизации чуть ниже дермоэпидермального соединения.7 Также присутствуют расширение кровеносных сосудов и экстравазация эритроцитов. Гиперкератоз также может быть оценен по некоторым экземплярам. Также можно увидеть наложенные изменения простого хронического лишая4.
Гиперкератоз также может быть оценен по некоторым экземплярам. Также можно увидеть наложенные изменения простого хронического лишая4.
Treatment-LS
Лечение первой линии включает сильнодействующие и сверхмощные местные кортикостероиды. Установленные руководящие принципы рекомендуют ежедневное применение сверхпотентного местного кортикостероида в течение одного месяца с последующим применением через день в течение одного месяца, а затем два раза в неделю в течение дополнительного месяца.6, 7 Рекомендуется поддерживающая терапия с менее частым применением. Терапия второй линии включает местные ингибиторы кальциневрина 6, 7 При тяжелых заболеваниях можно рассмотреть применение системных ретиноидов и других иммунодепрессантов.6
Хронический лишайник: патофизиология и эпидемиология
Хронический лишайник (LSC) является одной из наиболее частых причин. зуда вульвы и наблюдается у пациентов любого возраста.7 Причина LSC неизвестна. Хотя у многих пациентов есть личный или семейный анамнез атопии, механизм, с помощью которого атопический диатез приводит к развитию LSC, неясен. В большинстве случаев кожный зуд возникает на фоне раздражения. Общие причины раздражения включают тепло, влажность, чрезмерную чистку и трение тесной одеждой. Растирание или расчесывание обеспечивает немедленное, но временное облегчение, однако в конечном итоге приводит к утолщению кожи, что, в свою очередь, приводит к постоянному трению и царапинам. Этот паттерн был придуман «цикл зуд-царапина», который определяет LSC. LSC может возникать в первую очередь или вторично по отношению к основным дерматозам, поражающим вульву.
В большинстве случаев кожный зуд возникает на фоне раздражения. Общие причины раздражения включают тепло, влажность, чрезмерную чистку и трение тесной одеждой. Растирание или расчесывание обеспечивает немедленное, но временное облегчение, однако в конечном итоге приводит к утолщению кожи, что, в свою очередь, приводит к постоянному трению и царапинам. Этот паттерн был придуман «цикл зуд-царапина», который определяет LSC. LSC может возникать в первую очередь или вторично по отношению к основным дерматозам, поражающим вульву.
История и клиническая картина-LSC
Пациенты жалуются на хронический или прерывистый зуд вульвы, который сохраняется в течение нескольких недель или лет.Многие пациенты идентифицируют провоцирующее событие, которое совпало с началом зуда, обычно с дрожжевой инфекцией или другим стрессом, однако отмечают, что зуд сохранялся после разрешения триггерного события.9 Большинство пациентов осознают цикл зуда и царапин и могут свести к минимуму растирание и расчесывание в течение дня. 9 Зуд часто усиливается вечером или ночью, когда расчесывание доставляет удовольствие и облегчает симптомы. Частое растирание и расчесывание по ночам приводит к появлению эрозий, вызывающих жжение и боль.Пациенты могут попробовать различные лекарства местного действия или использовать более агрессивные правила гигиены, чтобы облегчить симптомы; однако эти методы часто усугубляют раздражение и зуд. (См.)
9 Зуд часто усиливается вечером или ночью, когда расчесывание доставляет удовольствие и облегчает симптомы. Частое растирание и расчесывание по ночам приводит к появлению эрозий, вызывающих жжение и боль.Пациенты могут попробовать различные лекарства местного действия или использовать более агрессивные правила гигиены, чтобы облегчить симптомы; однако эти методы часто усугубляют раздражение и зуд. (См.)
Простой хронический лишай с гиперпигментированными лихенифицированными бляшками, возникшими вследствие трения.
Diagnosis-LSC
Диагностика LSC основана на анамнезе и клинических данных. LSC обычно поражает волосяную часть больших половых губ.7 Обследование показывает утолщение эпидермиса или лихенифицированные папулы и бляшки с акцентом на отметинах на коже.Также могут быть оценены нечетко выраженная эритема, линейные ссадины, эрозии, язвы, трещины и корки. Чешуя может присутствовать или отсутствовать в теплой влажной среде вульвы. Лобковые волосы на пораженных участках могут ломаться или уменьшаться в густоте в результате хронического трения. В зависимости от естественного цвета кожи пациента, а также тяжести и хронизации симптомов, изменение пигментации, включая поствоспалительную гипер- и / или гипопигментацию, также может быть оценено.7
В зависимости от естественного цвета кожи пациента, а также тяжести и хронизации симптомов, изменение пигментации, включая поствоспалительную гипер- и / или гипопигментацию, также может быть оценено.7
Дифференциальная диагностика LSC включает псориаз, экстрамаммарную болезнь Педжета, кандидоз, дерматофитоз. и инфекция Streptococcus A.Тщательное обследование слизистой оболочки всего тела может помочь в диагностике, если у пациента есть поражения, характерные для других дерматозов в других местах. Биопсия также может предоставить ценную информацию, если клинический диагноз неясен или если пациент не отвечает на лечение, как ожидалось.
Патология-LSC
Гистология выявляет гиперкератоз, паракератоз, акантоз, выраженный зернистый слой, удлиненные гребни ретейна и различные хронические воспалительные инфильтраты. Кроме того, может наблюдаться ламеллярное утолщение сосочкового слоя дермы и периневральный фиброз.7
Лечение-LSC
Доказательных данных относительно лечения LSC нет. 7 Однако большинство экспертов сходятся во мнении, что лечение LSC требует многогранного подхода. Прежде всего, с пациентом следует обсудить выявление и устранение предполагаемого раздражающего и аллергического контактного воздействия. Настоятельно рекомендуется мягкий режим ухода за кожей. Во-вторых, необходимо прервать цикл «зуд-царапина», который сохраняет симптомы. Это часто достигается применением сильнодействующих или сверхмощных местных кортикостероидов.Кортикостероиды для местного применения, применяемые один раз в день в течение трех-четырех недель, часто приводят к значительному уменьшению зуда. В то время как некоторые эксперты используют график постепенного снижения дозы в течение трех-шести месяцев или переход на стероиды с более низкой активностью, чтобы предотвратить рецидив, другие советуют при необходимости использовать местные кортикостероиды. Седативные антигистаминные препараты помогают предотвратить расчесывание во время сна, а местные анестетики являются альтернативными вариантами, если местные кортикостероиды не обеспечивают значительного облегчения симптомов.
7 Однако большинство экспертов сходятся во мнении, что лечение LSC требует многогранного подхода. Прежде всего, с пациентом следует обсудить выявление и устранение предполагаемого раздражающего и аллергического контактного воздействия. Настоятельно рекомендуется мягкий режим ухода за кожей. Во-вторых, необходимо прервать цикл «зуд-царапина», который сохраняет симптомы. Это часто достигается применением сильнодействующих или сверхмощных местных кортикостероидов.Кортикостероиды для местного применения, применяемые один раз в день в течение трех-четырех недель, часто приводят к значительному уменьшению зуда. В то время как некоторые эксперты используют график постепенного снижения дозы в течение трех-шести месяцев или переход на стероиды с более низкой активностью, чтобы предотвратить рецидив, другие советуют при необходимости использовать местные кортикостероиды. Седативные антигистаминные препараты помогают предотвратить расчесывание во время сна, а местные анестетики являются альтернативными вариантами, если местные кортикостероиды не обеспечивают значительного облегчения симптомов. Ингибиторы кальциневрина для местного применения являются терапией второй линии для пациентов, которые не переносят или устойчивы к кортикостероидам местного применения.7 Наконец, важно выявить основные состояния или инфекции, которые могут привести к вторичному LSC, и провести соответствующее лечение.8 Пациенты должны тщательно наблюдаться с ежемесячными обследованиями вначале при ежедневном применении сильнодействующих местных кортикостероидов с менее частым последующим наблюдением во время поддерживающего лечения.
Ингибиторы кальциневрина для местного применения являются терапией второй линии для пациентов, которые не переносят или устойчивы к кортикостероидам местного применения.7 Наконец, важно выявить основные состояния или инфекции, которые могут привести к вторичному LSC, и провести соответствующее лечение.8 Пациенты должны тщательно наблюдаться с ежемесячными обследованиями вначале при ежедневном применении сильнодействующих местных кортикостероидов с менее частым последующим наблюдением во время поддерживающего лечения.
Красный плоский лишай: патофизиология и эпидемиология
Красный плоский лишай (LP) — это кожно-слизистое воспалительное заболевание неизвестной этиологии, которое может поражать кожу, волосы, ногти и поверхности слизистых оболочек, включая полость рта и гениталии.По оценкам, примерно у 50% женщин, страдающих пероральной LP, есть поражение вульвы.10,11 Патогенез LP плохо изучен, хотя все больше данных свидетельствует о том, что он является аутоиммунным по своей природе и регулируется CD8 + цитотоксическими Т-лимфоцитами. 12,13 Антигенные триггеры. остаются неизвестными.
12,13 Антигенные триггеры. остаются неизвестными.
История и клиническая картина-LP
Вульварная LP представляет собой одну или несколько из трех клинических моделей: классический папулосквамозный, гипертрофический и эрозивный. 14 Классические поражения обычно возникают на больших половых губах, как и другие участки кожного LP с зудом. , многоугольные фиолетовые папулы с плоской вершиной и сетчатыми белыми пятнами, напоминающими кружево, называемые стриями Уикхема.15 Гипертрофическая форма демонстрирует поражения классической LP с вышележащими чертами простого хронического лишая.14 Эрозивный тип является наиболее распространенной генитальной формой LP у женщин и обычно поражает малые половые губы и влагалище. эритема и эрозии и могут быть окружены белым сетчатым краем. Хронические эрозии могут приводить к рубцеванию у 95% больных и последующему стенозу влагалища, стриктурам и агглютинации.11,15 Эрозивная ЛП часто характеризуется болью в вульве, зудом, жжением и сопутствующими дизурией и диспареунией. Сообщалось о редких случаях злокачественной трансформации SCC, однако связь между LP и неоплазией вульвы точно не установлена.17,18
Сообщалось о редких случаях злокачественной трансформации SCC, однако связь между LP и неоплазией вульвы точно не установлена.17,18
Эрозивный красный плоский лишай со значительным рубцеванием и агглютинацией.
Diagnosis-LP
Клинический диагноз LP вульвы сложен, и всегда следует подозревать наличие ярко-красных и болезненных эрозий вульвы. Согласно недавнему консенсусу, диагностика эрозивной LP требует наличия по крайней мере трех из следующего: 1) рубцевание, 2) гиперкератотическая граница или стрии Уикхема, 3) другие поражения слизистой оболочки, 4) четко очерченные эрозии во входе во влагалище, 5) боль. / симптомы жжения, 6) воспаление влагалища, 7) ленточный инфильтрат на стыке дермы и эпидермиса, 8) преобладание лимфоцитов и 9) признаки базальной дегенерации.19
Патология-LP
Классические поражения LP проявляются компактным ортокератозом, клиновидным гипергранулезом, акантозом эпидермиса, некротическими кератиноцитами в эпидермисе (коллоидные тельца / тельца Циватта), базилярная вакуолизация, сетчатые гребни с «пилообразным зубом» появление и плотный полосообразный лимфоцитарный инфильтрат в сосочковом слое дермы, скрывающий дермо-эпидермальное соединение. Находясь на участках слизистой оболочки, LP может характеризоваться паракератозом и истончением эпидермиса, в то время как появление зубчатого гребня и гипергранулез «клиновидной формы» может быть ослаблен.14 Гипертрофический LP демонстрирует признаки, аналогичные упомянутым выше, в дополнение к выраженному нерегулярному эпидермальному акантозу. Эрозивный LP показывает эпидермальную эрозию или изъязвление с выраженным основным воспалением; ключ к диагнозу включает типичные изменения LP на краю язвы.15 По этой причине биопсия, полученная для помощи в диагностике эрозивной LP, должна быть взята с края эродированной области.
Находясь на участках слизистой оболочки, LP может характеризоваться паракератозом и истончением эпидермиса, в то время как появление зубчатого гребня и гипергранулез «клиновидной формы» может быть ослаблен.14 Гипертрофический LP демонстрирует признаки, аналогичные упомянутым выше, в дополнение к выраженному нерегулярному эпидермальному акантозу. Эрозивный LP показывает эпидермальную эрозию или изъязвление с выраженным основным воспалением; ключ к диагнозу включает типичные изменения LP на краю язвы.15 По этой причине биопсия, полученная для помощи в диагностике эрозивной LP, должна быть взята с края эродированной области.
Treatment-LP
Высокоэффективные кортикостероиды — это лечение первой линии; однако монотерапии бывает достаточно редко.20 Местные ингибиторы кальциневрина также показали хороший ответ в отдельных сериях случаев.17,21 Альтернативные методы лечения, которые следует учитывать при лечении резистентных заболеваний, включают системные кортикостероиды, иммунодепрессанты, ретиноиды и, в редких случаях, биологические агенты. Влагалищные расширители могут использоваться для лечения сужения интроитала.
Влагалищные расширители могут использоваться для лечения сужения интроитала.
Плазменно-клеточный вульвит: патофизиология и эпидемиология
Плазменно-клеточный вульвит (ПКВ), также известный как вульвит Зуна и плазматический вульвит циркумскрипта, был впервые описан Гарнье в 1957 году и известен как женский аналог баланита Зуна.22 Это редкое доброкачественное хроническое воспалительное состояние, которое удачно названо в честь инфильтрата, богатого плазматическими клетками. Он имеет тенденцию поражать женщин среднего возраста и пожилых людей в постменопаузе. Происхождение неясно, хотя было выдвинуто несколько гипотез, предполагающих пусковой фактор, такой как травма, вирус, гормоны и аутоиммунитет. Его патогенез в основном зависит от различных гистопатологических особенностей.
История и клиническая картина-PCV
Поражения PCV представлены в виде красных или оранжево-коричневых блестящих, резко разграниченных пятен или бляшек и могут имитировать точечную пурпурную окраску (см. ).Распространение чаще всего двустороннее и симметричное, чаще всего на преддверии и малых половых губах. Наблюдались эрозии и хрупкость / рыхлость тканей. 23 Это обычно связано с зудом вульвы, болью, жжением, кровотечением и выделениями. Естественное течение болезни характеризуется периодическими рецидивами и ремиссиями.
).Распространение чаще всего двустороннее и симметричное, чаще всего на преддверии и малых половых губах. Наблюдались эрозии и хрупкость / рыхлость тканей. 23 Это обычно связано с зудом вульвы, болью, жжением, кровотечением и выделениями. Естественное течение болезни характеризуется периодическими рецидивами и ремиссиями.
Ржаво-красные блестящие хорошо разграниченные бляшки плазматического вульвита.
Диагноз-PCV
Диагноз устанавливается при клиническом обследовании и подтверждается биопсией.Окончательный диагноз PCV основан на различных гистологических данных.
Патология-PCV
Характерные гистопатологические признаки PCV включают поверхностные эрозии с редкими нейтрофилами, разбросанными в верхних слоях эпидермиса, умеренный спонгиоз, стирание сетчатых гребней, экстравазация эритроцитов и смешанный лихеноидный инфильтрат в сосочковом слое дермы, богатый плазматическими клетками. . Эта высокая плотность плазматических клеток — ключевая особенность; они должны составлять более 50% воспалительного инфильтрата или сопровождаться атрофией эпидермиса и отложением гемосидерина, если они составляют только 25–50% инфильтрата. 24 Со временем может развиться атрофия эпидермиса и развитие субэпидермальных расщелин наряду с фиброзом кожи. Супрабазилярные кератиноциты имеют, в частности, ромбовидную или ромбовидную форму. 25 Вертикально ориентированные кожные кровеносные сосуды могут быть еще одним диагностическим признаком.
24 Со временем может развиться атрофия эпидермиса и развитие субэпидермальных расщелин наряду с фиброзом кожи. Супрабазилярные кератиноциты имеют, в частности, ромбовидную или ромбовидную форму. 25 Вертикально ориентированные кожные кровеносные сосуды могут быть еще одним диагностическим признаком.
Лечение-PCV
Бессимптомные пациенты не нуждаются в лечении. При появлении симптомов сильнодействующие кортикостероиды местного действия являются терапией первой линии26. Альтернативные методы лечения состоят из кортикостероидов внутри очага поражения, имиквимода и циклоспорина для местного применения.27 Десквамативный воспалительный вагинит: патофизиология и эпидемиология: патофизиология и эпидемиология. Впервые он был описан Шеффи и др. в 1956 г. 29 DIV первоначально считалось проявлением любого неинфекционного эрозивного кожного заболевания слизистой оболочки, особенно красного плоского лишая, проявляющегося во влагалище.Текущее мнение, однако, свидетельствует в пользу того, что DIV сам по себе является отдельным клиническим субъектом, характеризующимся эритемой стенок влагалища и обильными выделениями при отсутствии инфекции, эрозий или других поражений слизистых оболочек.30 Причина DIV неизвестна, хотя предполагается аутоиммунная этиология. . DIV встречается как у женщин в пре-, так и в постменопаузе.31
Анамнез и клиническая картина — DIV
Пациенты с DIV часто жалуются на жжение вульвы, раздражение и диспареунию. Часто встречаются желтые или зеленые выделения из влагалища.В отличие от красного плоского лишая, слизистая оболочка полости рта сохраняется. При физикальном обследовании выявляется различная эритема преддверия, вызванная раздражением гнойными выделениями. Эрозии и рубцы отсутствуют. Во влагалище могут быть красные пятна и микропапулы, имитирующие «клубничную шейку матки» трихомонад.30 В тяжелых случаях может присутствовать вестибулярный отек.
Диагноз DIV
Диагноз DIV основан на клинических данных о эритеме влагалища и гнойных выделениях из влагалища у женщин без поражения других слизистых оболочек, нормальных уровнях эстрогена и отрицательных культурах на бактерии, вирусы и дрожжи.Кроме того, необходимо исключить трихомониаз. Влажный анализ показывает парабазальные клетки, увеличение количества полиморфноядерных лейкоцитов и уменьшение количества лактобацилл, при повышенном влагалищном pH более 5,30. В вагинальных культурах могут обнаруживаться стрептококки группы B, однако их патогенная роль неясна. Диагноз может быть пропущен, если не проводится осмотр с помощью зеркала для визуализации преддверия влагалища, и его часто ошибочно принимают за дизестетическую вульводинию.
Во всех случаях подозрения на DIV необходимо провести расследование на предмет инфекции и дефицита эстрогена и исправить его, если он будет выявлен.
Патология-DIV
Биопсия слизистой оболочки влагалища может показать один из двух гистологических образцов. В одном исследовании в большинстве из них был выявлен лихеноидный инфильтрат без повреждения базилярных клеток, в то время как в других был выявлен неспецифический смешанный воспалительный инфильтрат с лимфоцитами, эозинофилами и плазматическими клетками.31
Лечение-DIV
Терапия первой линии для DIV включает местный клиндамицин и / или гидрокортизона ацетат в ректальных суппозиториях по 25 мг во влагалище.31 Собел сообщил об улучшении симптомов у более чем 95% пациентов, принимавших суппозитории с клиндамицином 2%, однако частота рецидивов составила 30%.32 При устойчивом заболевании можно использовать сильнодействующие кортикостероиды местного действия. Пациентам в постменопаузе с DIV может потребоваться терапия эстрогенами для достижения ремиссии. 32 Рекомендуется еженедельно принимать флуконазол для профилактики вторичного кандидоза. 30
Благодарность
Д-р Симонетта и д-р Бернс внесли равный вклад в эту статью.
Биография
•
Жители Кассандра Симонетта, доктор медицины, Эрин К. Бернс, доктор медицины, и доцент Мэри А.Го, доктор медицины (вверху), работает в отделении дерматологии Медицинской школы Сент-Луиса.
Контактное лицо: ude.uls@ouga
Сноски
Раскрытие информации
Не сообщалось.
Ссылки
1. Меувис К.А., де Хуллу Дж.А., Массугер Л.Ф., ван де Керкхоф П.С., ван Россум М.М. Генитальный псориаз: систематический обзор литературы по этому скрытому кожному заболеванию. Acta Derm Venereol. 2011; 91: 5–11. [PubMed] [Google Scholar] 2. Meeuwis KA, de Hullu JA, Inthout J, et al.Программа повышения осведомленности о генитальном псориазе: физическая и психологическая помощь пациентам с генитальным псориазом. Acta Derm Venereol. 2015; 95: 211–216. [PubMed] [Google Scholar] 3. Meeuwis KA, van de Kerkhof PC, Massuger LF, de Hullu JA, van Rossum MM. Опыт пациентов с псориазом в области половых органов. Дерматология. 2012. 224: 271–276. [PubMed] [Google Scholar] 4. Хоанг М.П., Рейтер Дж., Папалас Дж. А. и др. Воспалительные дерматозы вульвы: обновленная информация и обзор. Am J Dermatopathol. 2014; 36: 689–704. [PubMed] [Google Scholar] 5.Kalb RE, Bagel J, Korman NJ, et al. Лечение интертригинозного псориаза: от Медицинского совета Национального фонда псориаза. J Am Acad Dermatol. 2009; 60: 120–4. [PubMed] [Google Scholar] 7. Мойал-Барракко М., Вендлинг Дж. Дерматоз вульвы. Лучшая практика Res Clin Obstet Gynaecol. 2014 Октябрь; 28 (7): 946–58. [PubMed] [Google Scholar] 8. Дуайен Дж., Демулен С., Дельбек К. и др. Заболевания кожи вульвы на протяжении всей жизни: о некоторых типичных дерматозах. Biomed Res Int. 2014 595286. [Бесплатная статья PMC] [PubMed] [Google Scholar] 9.Стюарт К.М. Клиническая помощь при кожном зуде вульвы с упором на одну частую причину — простой хронический лишай. Dermatol Clin. 2010. 28 (4): 669–80. [PubMed] [Google Scholar] 10. Le Cleach L, Chosidow O. Lichen Planus. New Engl J Med. 2012; 366: 723–32. [PubMed] [Google Scholar] 11. Купер С.М., Войнаровска Ф. Влияние лечения эрозивного красного плоского лишая вульвы на его прогноз. Arch Dermatol. 2006. 142: 289–94. [PubMed] [Google Scholar] 12. Купер С.М., Али И., Бальдо М., Войнаровска Ф. Связь склеротического лишая и красного плоского лишая вульвы с аутоиммунным заболеванием: исследование случай-контроль.Arch Dermatol. 2008; 144: 1432–5. [PubMed] [Google Scholar] 13. Thornhill MH. Иммунные механизмы красного плоского лишая полости рта. Acta Odontol Scand. 2001; 59: 174–177. [PubMed] [Google Scholar] 15. Кирчиг Г., Вакелин С.Х., Войнаровска Ф. Красный плоский лишай слизистой вульвы: исход, клинические и лабораторные особенности. ДЖЕВД. 2005; 19: 301e7. [PubMed] [Google Scholar] 16. Кеннеди CM, Galask RP. Эрозивный красный плоский лишай вульвы: ретроспективный обзор характеристик и результатов у 113 пациентов, осмотренных в специализированной клинике вульвы.J Reprod Med. 2007. 52: 43–47. [PubMed] [Google Scholar] 17. Киртшиг Дж., Ван Дер Меулен А. Дж., Ион Липан Дж. В., Стооф Т. Дж.. Успешное лечение эрозивного вульвовагинального красного плоского лишая местным такролимусом. Br J Dermatol. 2002. 147: 625–6. [PubMed] [Google Scholar] 18. Льюис FM, Харрингтон CI. Плоскоклеточный рак, возникающий при красном плоском лишае вульвы. Br JDermatol. 1994; 131: 703–5. [PubMed] [Google Scholar] 19. Симпсон Р.К., Томас К.С., Лейтон П. и др. Диагностические критерии для эрозивного красного плоского лишая, поражающего вульву: международное электронно-дельфиевское консенсусное упражнение.Br J Dermatol. 2013; 169: 337–343. [Бесплатная статья PMC] [PubMed] [Google Scholar] 20. Купер С.М., Хефнер Х.К., Абрахамс-Гессель С., Марджессон Л.Дж. Лечение вульвовагинального красного плоского лишая: обзор современной практики. Arch Dermatol. 2008; 144: 1520–1. [PubMed] [Google Scholar] 21. Берд Дж. А., Дэвис, доктор медицины, Роджерс Р., 3-й Непокорный симптоматический красный плоский лишай вульвы: ответ на местный такролимус. Arch Dermatol. 2004; 140: 715–20. [PubMed] [Google Scholar] 22. Гарнье Ж. Доброкачественная эритроплазия плазматических клеток. Br J Dermatol.1957; 69: 77–81. [PubMed] [Google Scholar] 23. Ли Кью, Леопольд К., Карлсон Дж. Хроническая пурпура вульвы: стойкий пурпурный дерматит свиней (золотистый лишай) вульвы или вульвит плазматических клеток (Зуна)? Дж. Кутан Патол. 2003. 30: 572–6. [PubMed] [Google Scholar] 24. Вирджили А., Левратти А., Марзола А., Корацца М. Ретроспективная гистопатологическая переоценка 18 случаев вульвита плазматических клеток. J Reprod Med. 2005; 50: 3–7. [PubMed] [Google Scholar] 25. Селим М.А., Хоанг МП. Гистологический обзор воспалительных дерматозов вульвы и интраэпителиальных новообразований.Dermatol Clin. 2010. 28: 649–67. [PubMed] [Google Scholar] 26. Ботрос С.М., Дитрих М., Санд П.К., Гольдберг Р.П. Успешное лечение вульвита Зуна сильнодействующими местными стероидами. Int Urogynecol J Нарушение функции тазового дна. 2006; 17: 178–9. [PubMed] [Google Scholar] 27. Hautmann G, Geti V, Difonzo EM. Вульвит циркумскриптно-плазменный. Int J Dermatol. 1994; 33: 496–7. [PubMed] [Google Scholar] 28. Вирджили А., Мантовани Л., Лауриола М. М., Марзола А., Корацца М. 0,1% мазь такролимуса: действительно ли она эффективна при вульвите плазматических клеток? Отчет о четырех случаях.Дерматология. 2008; 216: 243–6. [PubMed] [Google Scholar] 29. Шеффи Л., Ракофф А., Ланг В. Необычный случай экссудативного вагинита (гидроррея вагинализма), леченный местным гидрокортизоном. Am J Obstet Gynecol. 1956; 72: 210–1. [PubMed] [Google Scholar] 30. Эдвардс Л., Линч П. Атлас генитальной дерматологии. 2-е изд. Филадельфия: Липпинкотт Уильямс Уилкенс; 2011. Печать. [Google Scholar] 31. Мерфи Р., Эдвардс Л. Десквамативный воспалительный вагинит: что это такое? J Reprod Med. 2008; 88: 331–6. [PubMed] [Google Scholar] 32.Собел Дж. Десквамативный воспалительный вагинит: новая подгруппа зудящего вагинита, отвечающего на местную терапию 2% клиндамицином. Am J Obstet Gynecol. 1994; 171: 1215–20. [PubMed] [Google Scholar]Вульвит; вульвовагинит и вагинит Информация
Вульвит, в частности, относится к воспалению вульвы. Однако гинекологи используют термины вульвит, вульвовагинит и вагинит более или менее взаимозаменяемо. Под этим термином подразумевается большое количество условий.
Этиология
Инфекция
- Кандида, трихомониаз, бактериальный вагиноз.
- Лобковые вши, острицы, чесотка.
- Простой герпес, инфекция мочевыводящих путей (ИМП), вестибулит вульвы.
- У девочек препубертатного возраста бета-гемолитическая стрептококковая инфекция группы А может вызывать вульвит. В острой форме происходит внезапное появление эритематозных опухших болезненных вульвы и влагалища с жидкими слизистыми выделениями. Подострая форма обычно проявляется в виде зудящих эритематозных пятен и бляшек в вульвальной и перианальной областях. [1] Бета-гемолитическая стрептококковая инфекция группы А также может вызывать вульвовагинит у взрослых женщин [2] .
Дерматологические состояния
Неоплазия
Атрофический
- Атрофический вагинит — по оценкам, через 4-5 лет после менопаузы около 25-50% женщин испытывают симптомы атрофического вагинита [3] .
- Кормление грудью также может привести к снижению уровня эстрогена и, как следствие, к появлению вульвальных симптомов.
Разное
- Плохая гигиена.
- Беременность.
- Общий зуд.
- Психологические проблемы.
- Гормональные изменения pH, связанные с менструальным циклом, могут приводить к зуду вульвы, поскольку повышение pH, как известно, активирует рецептор-2, активируемый протеиназой, который является медиатором зуда [4] .
- Идиопатический — редко и диагностируется только после исключения всех других причин.
- Вульвит циркумскрипта плазмоцеллюлярный (вульвит Зуна).Это редкое доброкачественное заболевание вульвы, проявляющееся эритематозными пятнами и эрозиями [5] .
Различные болевые синдромы
- Вульводиния — вызывает хроническую боль в области вульвы и таза неизвестной этиологии [6] . Вульводиния — сложное заболевание, о котором сообщают до 16% женщин в общей популяции [7] .
- Синдром вульварного вестибулита — это часто считается разновидностью вульводинии, которая характеризуется сильной болью при попытке проникновения во влагалище (половой акт или введение тампонов), болезненностью при надавливании, локализованной в преддверии вульвы, и покраснением преддверия вульвы. [8 ] .
Состояния, вызывающие чрезмерное увлажнение вульвы, такие как выделения из влагалища и недержание мочи, снижают защиту от комменсальных организмов и делают область уязвимой для инфекции.
Эпидемиология
Точных цифр нет, потому что этот термин охватывает очень много различных состояний и многие женщины занимаются самолечением и не обращаются за консультацией к специалисту в области здравоохранения. Заболевают женщины всех возрастов, от девочек препубертатного возраста до пожилых людей. Заболевания вульвы все еще недостаточно диагностируются и не лечатся [1] .
Презентация
История болезни
Симптомами обычно являются зуд, раздражение, болезненность, саднение или жжение:
- Дерматит может вызывать периодический зуд с обострениями, связанными с воздействием раздражителей.
- Выделения из влагалища могут указывать на инфекцию.
- В личном или семейном анамнезе кожное заболевание (например, атопия, псориаз, экзема) или аутоиммунное заболевание (связанное со склеротическим лишаем) может иметь большое значение.
- Следует узнать об общем состоянии здоровья и любых стрессовых факторах.
Другая важная информация включает текущие лекарства, предыдущее лечение (назначенное или приобретенное), акушерский и гинекологический анамнез (включая остроконечные кондиломы) и любые потенциальные аллергены или сенсибилизаторы, такие как санитарная одежда, мыло или моющие средства.
Обследование
Обследование следует проводить при хорошем освещении, чтобы оценить незначительные изменения кожи. Должен быть предложен сопровождающий.
- Как минимум, необходимо исследовать вульву, лобковую кость и перианальную область.При подозрении на генитальную инфекцию следует включить шейку матки и влагалище.
- Следует осмотреть другие участки кожи на предмет наличия высыпаний в других местах. Например, могут быть признаки дерматита лица, кисти или изгиба.
- Если жалоба связана в основном с диспареунией, может потребоваться оценка тонуса мышц таза.
- Если внешний вид в основном нормальный, возможно, стоит проверить, является ли боль локализованной и вызванной легким прикосновением (что свидетельствует о вестибулярном расстройстве вульвы) или носит более общий характер и не вызывается прикосновением (что свидетельствует о вульводинии).
Исследования
- Клинический диагноз может быть установлен на основании анамнеза и обследования. Однако для подтверждения подозрений врача часто требуются исследования. Анализы крови могут включать глюкозу натощак, FBC и ферритин сыворотки.
- При подозрении на инфекцию следует взять соответствующие мазки или посевы на наличие таких состояний, как кандидоз или бактериальный вагиноз.
- При подозрении на инфекцию, передающуюся половым путем, следует взять соответствующие мазки и / или анализы крови.
- Биопсия кожи обычно требуется в случае трудностей диагностики (или при любом поражении кожи, не поддающемся шестинедельному курсу лечения). Обычно это делается в отделении вторичной медицинской помощи или у терапевта с особыми интересами.
Сопутствующие заболевания
В зависимости от причины это может быть:
Менеджмент
Примечание редактора
Д-р Сара Джарвис, 12 февраля 2021 г.
Национальный институт здравоохранения и повышения квалификации (NICE) предоставил обновленное руководство по распознаванию подозрений на рак и направление в сентябре 2020 года и недавно снова в январе 2021 года.Однако в этих обновлениях нет изменений, относящихся к карциноме вульвы [9] .
- В большинстве случаев причина может быть идентифицирована, поэтому точный диагноз является важным условием лечения.
- Потенциальное злокачественное изменение в области зуда всегда возможно, поэтому пациентов с нерешенными симптомами следует регулярно обследовать.
- При подозрении на рак вульвы (т.е. женщины с необъяснимой опухолью вульвы, изъязвлением или кровотечением) необходимо срочное направление на прием в течение двух недель в соответствии с местными и национальными руководящими принципами [9] .
- Рассмотрите возможность направления пациентов с неподозрительными кожными изменениями и отрицательными микробиологическими данными для патч-тестирования, поскольку эти случаи часто имеют аллергическую природу.
- Психологические факторы могут быть причиной и осложнением вульвита — следует применять целостный подход.
Общие рекомендации
- Всем женщинам следует рекомендовать избегать контакта кожи вульвы с мылом, пеной, шампунем, парфюмерией, личными дезодорантами, влажными салфетками, моющими средствами, красителями для текстиля, кондиционерами для ткани и санитарной одеждой.
- Кроме того, им следует использовать очищающее средство, не содержащее мыла, и носить свободную хлопковую одежду.
- Партнерам следует избегать использования презервативов с спермицидной смазкой.
- Пациентам следует предоставить точную и ясную письменную информацию для подкрепления этих мер.
Зуд вульвы неизвестной причины
При отсутствии конкретного диагноза или в ожидании результатов можно попробовать следующие методы лечения. Большинство из них основано на эмпирическом опыте экспертов, поскольку опубликованных данных мало:
- Смягчающие средства могут использоваться в качестве дополнения к другим методам лечения и подходят для облегчения зуда почти при всех типах заболеваний вульвы; их можно использовать в дополнение к большинству других методов лечения.Их также можно использовать как заменитель мыла или увлажняющий крем. Существует широкий выбор пациентов и отсутствие сравнительных данных, поэтому выбор препарата можно оставить на усмотрение каждого человека. Если также используются местные стероиды, сначала следует использовать смягчающее средство, а через 10-20 минут — стероид. Это обеспечивает увлажнение кожи и предотвращает распространение стероида на нормальную кожу.
- Седативные пероральные антигистаминные препараты , по всей видимости, действуют, усиливая седативный эффект, а не блокируя действие гистамина.Седативные антидепрессанты применялись с аналогичным эффектом.
- Местные кортикостероиды с низкой активностью (например, 1% мазь с гидрокортизоном) можно рассматривать как краткосрочное испытание (1-2 недели). Следует избегать сильнодействующих стероидов, так как они могут повлиять на поверхностные характеристики и запутать диагноз, если потребуется последующее направление к специалисту. Направление к специалисту показано, если нет ответа на стероиды.
Специфическое лечение (известная причина)
Это будет зависеть от основного состояния и результатов расследования.Кортикостероиды для местного применения являются основой лечения воспалительных заболеваний вульвы. Мази переносятся лучше, чем кремы, поскольку они с меньшей вероятностью вызывают покалывание. [10] .
Сильные стероиды следует использовать только в том случае, если врач, выписывающий рецепт, уверен в диагнозе. Обычно это происходит после подтверждения у специалиста, часто на основании результатов биопсии.
Инфекция
Инфекции вульвы и влагалища следует лечить соответствующими антибиотиками, противогрибковыми, противовирусными или другими противомикробными средствами.
Стероиды также часто назначают для уменьшения связанного с ним воспаления. Сильный кортикостероид обеспечивает более быстрый и эффективный контроль, поэтому его часто назначают сначала, а затем постепенно переходят к более слабому стероиду [10] . Женщины должны быть уверены, что атрофия возникает редко при кратковременном приеме сильнодействующих кортикостероидов.
Дерматологические состояния
- Контактный дерматит — это в основном направленное на предотвращение раздражения и лечение кортикостероидами местного действия в качестве вторичной меры для уменьшения зуда.
- Себорейный дерматит и псориаз — они обычно лечатся с помощью разумного использования местных кортикостероидов (иногда в сочетании с антибактериальными или противокандидозными средствами). Шампунь с кетоконазолом можно использовать в качестве средства для мытья тела при себорейном дерматите.
- Простой лишай можно лечить с помощью местного бетаметазона в течение 1-2 недель, чтобы прервать цикл зуд-царапина.
- Склеротический лишай и красный плоский лишай обычно поддаются краткосрочному регулярному применению сильнодействующих или суперпотенциальных местных кортикостероидов.Женщины со склеротическим и красным плоским лишаем имеют небольшой риск (2-5%) развития карциномы, поэтому часто рекомендуется долгосрочное наблюдение. [11] . Неизвестно, предотвращает ли лечение склеротического лишая вульвы и красного плоского лишая вульвы развитие плоскоклеточного рака [12] .
Атрофический вагинит
Лечение атрофического вагинита обычно заключается в применении минимально всасываемых местных вагинальных эстрогенов вместе с негормональными лубрикантами или увлажняющими средствами в сочетании с поддержанием сексуальной активности, если это возможно [13] .
Вульвит Зуна
Обычно он реагирует на сильнодействующие местные стероиды [14] .
Другие состояния
При обоих состояниях, описанных ниже, осмотр и обследование обычно нормальны:
- Вульводиния — преобладающий симптом — хроническое, плохо локализованное жжение вульвы или боль. Точная этиология неясна, но состояние имеет некоторые общие черты с синдромами невропатической боли. Подход к диагностике и лечению женщины с вульводинией должен учитывать биологические, психологические и социальные / межличностные факторы, которые способствуют этому состоянию [15] .
- Вестибулярный синдром вульвы — это также известно как вестибулит, вестибулярный болевой синдром, вестибулодиния и локализованная дизестезия вульвы. Измененное восприятие боли — главная особенность этого синдрома. Управление часто бывает непростым. Был опробован ряд методов лечения, в том числе гель ксилокаин®, переподготовка тазового дна с помощью биологической обратной связи, трициклические антидепрессанты в низких дозах, новые средства против нейропатической боли и когнитивно-поведенческая терапия. Для этого состояния существует хирургическое вмешательство с вероятностью успеха от 60% до 90%.Однако хирургическое вмешательство рекомендуется только в тех случаях, когда традиционные методы лечения не подействовали [16] .
Когда обращаться
Направление показано, если:
- Имеется необъяснимая опухоль или кровотечение вульвы из-за изъязвления.
- Есть подозрение на инфекцию, передающуюся половым путем, и у врача нет возможности провести скрининговые тесты.
- Есть подозрение на дерматологический диагноз, но нет ответа на лечение.
- Подозрение на контактную аллергию, требуется пластырь.
- Основная причина не установлена, и симптомы не поддаются простому совету или короткому пробному применению местных стероидов.
Осложнения
- Ночной зуд может привести к потере сна и снижению качества жизни.
- При правильном диагнозе можно успешно вылечить большинство основных причин.
- Неспособность диагностировать серьезные основные заболевания, такие как неоплазия, может привести к летальному исходу.
- Тревожные состояния и неврозы могут привести к психосексуальным проблемам. Некоторые женщины могут обнаружить, что кожный зуд усиливается, а не помогает.
Прогноз
- Большинство случаев зуда разрешается после постановки правильного диагноза и назначения соответствующего лечения.
- Прогноз будет зависеть от основного состояния, вызывающего вульвит.
| MDC 13 Заболевания и расстройства женской репродуктивной системы | ||||
| Инфекции женской репродуктивной системы | ||||
| A1816 | шейка матки | |||
| A1817 | Туберкулезное воспалительное заболевание женских тазовых органов | |||
| A1818 | Туберкулез других женских половых органов | |||
| A510 | Первичная инфекция половых путей нижних отделов 9049 | 50|||
| A5402 | Гонококковый вульвовагинит неуточненный | |||
| A5403 | Гонококковый цервицит неуточненный | |||
| A5409 | 4 геноцитальная инфекция наш тракт с периуретральным абсцессом и абсцессом добавочной железы||||
| A5421 | Гонококковая инфекция почек и мочеточника | |||
| A5424 | Гонококковые инфекции женских тазовых органов 9055 9055 9055 A549429 | |||
| A549429 | Хламидийный лимфогранулема (венерическая) | |||
| A5600 | хламидийной инфекции нижнего мочеполового тракта, не определено | |||
| A5601 | Хламидийный цистит и уретрит | |||
| A5602 | Хламидийный вульвовагинит | |||
| A5609 | Другое хламидийной Инфекция нижних мочеполовых путей | |||
| A562 | Хламидийная инфекция мочеполовых путей неуточненная | |||
| A568 | Хламидийная инфекция, передающаяся половым путем | |||
| А57 | Шанкроид | |||
| А58 | гранулема паховая | |||
| A5900 | урогенитального трихомониаза, неустановленный | |||
| A5901 | трихомонадные вульвовагинит | |||
| A5903 | трихомонадные цистит и уретрит | |||
| A5909 | Другой урогенитальный трихомониаз | |||
| A6000 | Герпесвирусная инфекция мочеполовой системы неуточненная | |||
| A6003 | Герпесвирусный цервицит | |||
| A6004 | другой вирусный вирус||||
| A601 | Герпесвирусная инфекция перианальной кожи и прямой кишки | |||
| A609 | Аногенитальная герпесвирусная инфекция неуточненная | |||
| A638 | Другое уточнение болезни, передающиеся преимущественно половым путем | |||
| A64 | Заболевание, передающееся половым путем неуточненное | |||
| B373 | Кандидоз вульвы и влагалища | |||
| B3741 | Кандидозный цистит и другие уретриты | 99 | ||
| L292 | зуд вульвы | |||
| L293 | аногенительным зуда, неопределенные | |||
| N341 | Неспецифический уретрит | |||
| N7001 | Острый сальпингит | |||
| N7002 | Острый оофорит | |||
| N7003 | Острый сальпингит и оофорит | |||
| N7011 | Хронический сальпингит | |||
| N7012 | Хронический оофорит | |||
| N7013 | Хронический сальпингит 904 и оофорит 0497 | N7091 | Сальпингит неуточненный | |
| N7092 | Оофорит неуточненный | |||
| N7093 | Сальпингит и оофорит неуточненный | 4 9011 9049 9049 воспалительное заболевание матки | ||
| N719 | Воспалительное заболевание матки неуточненное | |||
| N72 | Воспалительное заболевание шейки матки | |||
| N730 | Острый параметрит | и тазовый целлюлит | ||
| N732 | Параметрит неуточненный и тазовый целлюлит | |||
| N733 | Острый тазовый перитонит у женщин | |||
| N734 | Хронический перитонит у женщин 5 | Перитонит женского таза неуточненный | ||
| N738 | Другие уточненные воспалительные заболевания женских тазовых органов | |||
| N739 | Воспалительные заболевания женских тазовых органов неуточненные | |||
| N 74 | Воспалительные заболевания женщин, классифицированные в других рубриках | |||
| N751 | Абсцесс бартолиновой железы | |||
| N759 | Заболевание бартолиновой железы неуточненное | |||
| N760 | Острый вагинит | N760 | Острый вульвит | |
| N763 | Подострый и хронический вульвит | |||
| N764 | Абсцесс вульвы | |||
| N765 | Изъязвление влагалища | |||
| слизистая оболочка d vulva | ||||
| N7689 | Другое уточненное воспаление влагалища и вульвы | |||
| N771 | Вагинит, вульвит и вульвовагинит при заболеваниях, классифицированных в других рубриках | |||
| Темы ScienceDirect Обсуждение Трихомониаз и бактериальный вагиноз часто группируются вместе, несмотря на значительные различия в этиологии, патофизиологии и последствиях передачи.Причина, по которой эти две сущности часто рассматриваются вместе, заключается в том, что они проявляются повышенным pH влагалища, значительными изменениями во влагалищной флоре и аномальными выделениями из влагалища, которые имеют характерный неприятный запах. Кроме того, они часто сосуществуют. Trichomonas vaginalis — это паразит, который передается в основном половым путем. Помимо дискомфорта во влагалище, трихомониаз способствует передаче ВИЧ. Во время беременности инфекция была связана с рождением детей с низкой массой тела и преждевременными родами.Диагноз обычно ставится путем выявления подвижных трихомонад на влажном физиологическом растворе. Важно отметить, что мокрый анализ может быть отрицательным почти в 50% случаев, подтвержденных посевом. Следовательно, в подозрительных случаях, когда исследование мокрого образца дает отрицательный результат, важно культивировать выделения из влагалища на Diamond Hollander или использовать тест ДНК-зонда (например, Affirm VPIII [Becton Dickinson and Company, Sparks, MD]). Считается, что бактериальный вагиноз (БВ) является результатом нарушения нормальной микрофлоры влагалища, в результате чего нормальные уровни Lactobacillus снижаются и заменяются менее доминирующими организмами, такими как Gardnerella vaginalis , Mycoplasma , Mobil , Bacteroides spp., и Peptostreptococcus. Lactobacillus необходим для поддержания нормального pH влагалища (<4,5) и предотвращения размножения других организмов. Факторы риска, связанные с БВ, включают количество сексуальных партнеров за предыдущие 12 месяцев, спринцевание, курение и низкие социально-экономические условия. Пациенты с БВ обычно жалуются на жидкие не совсем белые выделения с рыбным запахом. Однако, поскольку исследования продемонстрировали слабую корреляцию между вагинальными симптомами и конечной причиной вагинита, клиницисты не должны лечить вагинальные жалобы эмпирически, основываясь только на истории болезни пациента.БВ часто диагностируется на основании типичного анамнеза в сочетании с ключевыми клетками при влажной подготовке или повышенным влагалищным pH. Хотя такой подход к диагностике не является необоснованным, точность можно повысить, используя полные критерии Амселя. Это включает (1) однородные прилипшие выделения молочного цвета; (2) вагинальный pH более 4,5; (3) клетки-подсказки во влагалищной жидкости при световой микроскопии; и (4) положительный тест на запах. Если присутствуют три из четырех критериев, вероятность BV составляет 90%. Посевы не помогают в диагностике БВ.ДНК-зонд affirm VPIII — это высокочувствительный и специфический тест, но он дорогостоящий, и получение результатов требует умеренной задержки. Окраска по Граму очень надежна и недорога, но не всегда доступна в кабинете врача. Традиционно BV называют так из-за отсутствия воспалительных признаков, традиционно связанных с C. вагинитом . Таким образом, при отсутствии боли, болезненности, жжения и диспареунии БВ считается невоспалительным состоянием — отсюда и термин вагиноз, а не вагинит.Отсутствие основных воспалительных признаков коррелирует с отсутствием накопления полиморфно-ядерных лейкоцитов во влагалищном секрете при БВ. У беременных женщин БВ ассоциируется с примерно двукратным риском преждевременных родов, преждевременного разрыва плодных оболочек, низкой массы тела при рождении и послеродового эндометрита. У женщин с БВ вероятность инфицирования верхних отделов половых путей выше, чем у тех, у кого нет этого заболевания. Точно так же женщины с ВЗОМТ более склонны к БВ. С.albicans обычно считается причиной дрожжевой инфекции. Вульвовагинальный кандидоз (ВВК) может быть вызван менее распространенными видами, отличными от albicans. такие как C. glabrata и C. tropicalis , которые, как правило, более устойчивы к стандартной обработке. Установленные факторы риска ВВК включают неконтролируемый диабет, иммуносупрессию, вызванную стероидами, недавнее употребление антибиотиков и инфицирование ВИЧ. C. albicans чаще встречается летом под тесной или непористой одеждой (джинсами, синтетическим нижним бельем и мокрыми купальными костюмами).Зуд вульвы — наиболее частый симптом ВВК. Выделения из влагалища часто минимальны, а иногда отсутствуют. Хотя выделения описываются как по характеру похожие на творог, они могут варьироваться от водянистых до однородно густых. Симптомы и признаки крайне неспецифичны и могут имитироваться множеством неинфекционных причин (например, контактным и раздражающим дерматитом). Фактически, только 20% женщин с зудом имеют ВВК. Недавняя оценка критериев диагностики на основе влажной подготовки предполагает, что этот подход не является ни высокочувствительным, ни специфичным при использовании культуры в качестве золотого стандарта диагностики.Несмотря на то, что посев из влагалища является дорогостоящим, он может быть полезен в случаях повторяющихся симптомов или у женщин с типичными симптомами и отрицательным препаратом КОН. Разумным подходом является резервирование посева на случай неэффективности лечения и рутинное использование влажного препарата и препарата КОН или окрашивания по Граму выделений из влагалища в сочетании с результатами физикального обследования. Также доступны диагностические инструменты на основе ДНК, которые имеют разную степень чувствительности и специфичности. Сами по себе симптомы не позволяют клиницистам уверенно различать причины вагинита.Однако, если нет зуда, кандидоз менее вероятен, а отсутствие ощущаемого запаха делает маловероятным бактериальный вагиноз. Точно так же признаки физического осмотра имеют ограниченную диагностическую силу. Наличие воспалительных признаков связано с кандидозом. Присутствие «сырного» запаха при осмотре указывает на бактериальный вагиноз, тогда как отсутствие запаха связано с кандидозом. Лабораторные тесты, особенно микроскопия выделений из влагалища, являются наиболее эффективным способом диагностики трех состояний, описанных в этой главе. Вульвит — наши тела самиВульвит или воспаление вульвы может быть вызвано одним из нескольких заболеваний, лечебными кремами или внешними раздражителями. Это также может быть вызвано травмой; оральный секс; бактериальная, вирусная или грибковая инфекция; сидеть в джакузи; аллергия на обычные коммерческие продукты, такие как мыло для тела, порошки и дезодоранты; или раздражение от гигиенических салфеток, синтетического нижнего белья или колготок. Вульвит часто сопровождает вагинальные инфекции.Стресс, неправильное питание и плохая гигиена могут увеличить вероятность вагинальных инфекций. У женщин с диабетом может развиться вульвит, потому что содержание сахара в их клетках выше, что увеличивает восприимчивость к инфекции. У женщин в постменопаузе часто развивается вульвит, потому что по мере снижения уровня гормонов ткани вульвы становятся тоньше, суше и менее эластичными и, следовательно, более склонными к раздражению и инфекциям. Симптомы вульвита включают зуд, покраснение, отек, жжение и боль.Иногда образуются пузыри, наполненные жидкостью, которые вскрываются, сочатся и покрываются коркой (это также может быть герпес). Расчесывание может вызвать дальнейшее раздражение, образование гноя и шелушения, а также вторичную инфекцию. Иногда в результате расчесывания кожа белеет и утолщается. Женщины с этой проблемой склонны чрезмерно очищать вульву, что способствует дальнейшему раздражению. Умываться один раз в день только теплой водой. Лечение вульвитаПервый шаг к медицинскому лечению вульвита — это постановка диагноза.В зависимости от причины ваш лечащий врач может назначить противогрибковые кремы или антибактериальное лечение. Крем с кортизоном или другие успокаивающие лосьоны могут уменьшить сильный зуд. (Кремы с низкими дозами кортизона хороши в течение короткого времени; фторированные кремы могут вызвать истончение и атрофию кожи при длительном использовании, хотя они могут потребоваться при некоторых состояниях.) Женщинам в постменопаузе можно назначить форму местного эстрогена. . Если у вас вагинальная инфекция или герпес, лечение этих проблем обычно помогает избавиться от вульвита. Если вульвит сохраняется или ухудшается, вам может потребоваться биопсия вульвы, чтобы исключить возможность рака или хронических состояний вульвы, таких как склеротический лишай, кожное заболевание, которое может вызывать зуд, синяки, боль и рубцы. Эту биопсию можно сделать в кабинете врача под местной анестезией. СамопомощьПрекратите употребление любых веществ, которые могут быть причиной вульвита. Все коммерческие препараты могут вызывать раздражение, в том числе противогрибковые средства и лубриканты, содержащие пропиленгликоль. Следите за тем, чтобы ваша вульва была чистой, прохладной и сухой, и не забывайте протирать ее спереди назад. Горячие компрессы с борной кислотой и горячие сидячие ванны с чаем из окопника успокаивают. Используйте белую туалетную бумагу без запаха (так как парфюмерия и красители могут раздражать) и мягкие хлопковые или льняные полотенца, а также наденьте хлопковое нижнее белье, чтобы не натирать. Коллоидная овсяная ванна Aveeno и холодные компрессы из простого несладкого йогурта или творога с живой культурой также помогают снять зуд и снять раздражение. Лосьон Calamine можно использовать для снятия зуда.Используйте стерильную смазку, не вызывающую раздражения, такую как K ‑ Y jelly или Astroglide во время полового акта и других половых контактов. Учебник гинекологииПРОЛАПСЫ УРЕТРЫ (<>). КОКИОДИНИЯ (<>). ВУЛЬВИТ. ОПРЕДЕЛЕНИЕ. Воспаление вульвы. СОРТА. Существуют большие расхождения во мнениях относительно правильной классификации вульвита.Я, однако, упомяну только различные формы простого вульвита, не включая экзантематозный и инфекционный варианты экземы, герпеса, рожистого пруриго, дифтерии и сифилиса для этих заболеваний, когда вовлекаются вульвы, которые существенно не отличаются от аналогичных состояний, существующих в других местах. . Можно выделить четыре разновидности простого вульвита: (1) катаральный; (2) гонорейный; (3) фолликулярный; (4) гангренозный. Первые две разновидности часто включаются в одну рубрику как гнойный вульвит. 1 КАТАРРАЛЬНЫЙ ВУЛЬВИТ. ПАТОЛОГИЯ. Катаральный вульвит может поражать только слизистую оболочку, которая имеет красный, воспаленный вид, или может поражать кориум и подкожную ткань, составляющие то, что иногда отдельно описывается как флегмона вульвы. В таких случаях кожа сильно опухает и имеет красный или синевато-красный цвет, более или менее отечна, и нередко бартолиновые железы воспаляются и нагнаиваются, образуя абсцесс, который обычно размером с голубиное яйцо. Острый катаральный вульвит редко встречается у взрослых, но довольно часто встречается у детей. Он редко затрагивает влагалище, ограничиваясь только вульвой. Подострый и хронический катаральный вульвит чаще встречается у взрослых, о чем можно судить по характеру причин, его вызывающих. ЭТИОЛОГИЯ. Острый катаральный вульвит, который возникает у детей раннего возраста, чаще всего является результатом отсутствия чистоты, когда наружные половые органы постоянно раздражаются из-за присутствия на них мочи и кала.Это может произойти во время прорезывания зубов, особенно у золотушных детей. У взрослых это может произойти в результате травм и хирургических операций, неловкого и неумеренного полового акта и раздражающих выделений. Подострые и хронические формы обычно возникают в результате воздействия раздражающих выделений из влагалища, менструальных или лейкорейных; или от мочевого свища, карциномы, диабета или продолжения вагинита. Согласно Винкелю, «диабетический вульвит имеет своеобразный медно-красный цвет.»Нельзя упускать из виду онанизм и чрезмерную продажность как частые причины. СИМПТОМЫ. Первыми симптомами являются жар, сухость, жжение, боль и умеренный отек частей тела, за которыми вскоре следует более или менее обильное выделение слизистого гноя, которое приносит некоторое облегчение. Также обычно наблюдается значительная опухоль, гиперчувствительность и зуд, а иногда и болезненные менструации. Если вовлекаются более глубокие ткани и начинается нагноение, за первичными симптомами вскоре следуют стреляющие боли и пульсация в пораженных частях, и вскоре становится очевидным наличие абсцесса Острый приступ обычно длится от одной до трех недель, у детей часто дольше.Подострые и хронические формы могут протекать долго и утомительно, если не лечить должным образом. ЛЕЧЕНИЕ. При острой форме основными показаниями к лечению являются постельный режим, горячие припарки и использование указанного лекарства, обычно , аконита или белладонны . Часто горячие приправы с пользой уступают место использованию жидкости Календула жидкости Hydrastis , пол унции на пол-литра прохладной воды, нанесенной путем пропитки куска мягкой льняной ткани. После того, как секреция установится, части тела необходимо тщательно очищать частыми обливаниями теплой водой. Если возникает угроза нагноения и Belladonna или другое назначенное средство не помогает, следует предпринять усилия, чтобы ускорить процесс нагноения. Следует применять горячие припарки и Hepar sulph . дан в низком растирании. Абсцесс следует эвакуировать как можно раньше из-за опасности проникновения гноя в расслабленные окружающие ткани.Говорят, что иногда гной даже продвигается вверх через брюшное кольцо. В подострых и хронических формах основное местное лечение состоит в удалении всех раздражающих выделений. Для этого укол двухпроцентный. можно использовать раствор карболовой кислоты вместе с частыми горячими вагинальными спринцеваниями, а внутрь влагалища можно поместить пыж из карболизированной или борированной абсорбирующей ваты для поглощения выделений. Внешние части следует иногда промывать лосьоном Hydrastis или Calendula , а затем покрывать мягкую льняную ткань вазелином. 2. Гонорейный вульвит. Острый вульвит у взрослых почти всегда является результатом гонорейной инфекции. СИМПТОМЫ И ДИАГНОСТИКА.Симптомы в основном не отличаются от симптомов катарального вульвита, поэтому часто невозможно однозначно отличить их друг от друга. Иногда это становится очень важным вопросом, так как от диагноза может зависеть репутация добродетельной женщины и счастье семьи. При гонорейной разновидности острота и внезапность приступа, очевидное отсутствие других причин, наличие сильного уретрита, который никогда не проявляется в катаральной форме, наличие гноя в уретре и густой желтый или зеленоватый гнойный уретрит. выделения с воспаленных поверхностей обычно устанавливают природу заболевания.Чаще имеет место расширение влагалища, и губные абсцессы встречаются гораздо чаще, чем при катаральном. Тот факт, что передача вируса мужчине произошла, не является положительным признаком гонорейного происхождения, поскольку тяжелый баланит у мужчин может быть результатом связи с женщинами, страдающими неспецифическими раздражающими выделениями из влагалища. В некоторых случаях гонорейного вульвита кондиломы образуются вокруг отверстия влагалища, чего никогда не бывает при катаральном поражении. Однако, как говорит доктор Хельмут, «во многих случаях невозможно сказать положительно о наличии гонореи у женщин». ЛЕЧЕНИЕ. Лечение гонорейного вульвита существенно не отличается от лечения катарального вульвита. Частые горячие вагинальные спринцевания, двухпроцентные уколы. раствор карболовой кислоты или, что еще лучше в этой разновидности, бихлорида ртути, одно зерно на пинту воды или использование Календулы и Hydrastis , как упоминалось ранее, являются наиболее подходящими. эффективные локальные приложения. В зависимости от симптомов чаще всего требуются следующие средства: Аконит, Belladonna, Cannabis sativa, Cantharis, Mercurius sol., Азотная кислота, фитолакка, сера и туя. 3. ФОЛЛИКУЛЯРНЫЙ ВУЛЬВИТ. ПАТОЛОГИЯ. У этого сорта особенно страдают сальный пот и волосяные фолликулы вульвы.Они увеличиваются до размеров булавочной головки, образуя небольшие возвышения или маленькие красные выпуклости над вульвой, которые выделяют гной, состояние, таким образом, представляет собой появление грануляций. Иногда секрет менее гнойный и более белый, творожный или пастообразный, который в тяжелых случаях может образовывать толстый слой по всей воспаленной поверхности. В некоторых случаях устье желез прекращается, секреция сохраняется, и за этим следует нагноение. ЭТИОЛОГИЯ. Нечистота — основная причина фолликулярного вульвита. Это также может быть вызвано беременностью, вагинитом, экзантемой, чрезмерной похотью, но редко, если вообще имеет конкретное происхождение. СИМПТОМЫ. Сильное жжение, зуд, жар и болезненность вульвы, которая иногда становится чрезмерно чувствительной, вплоть до вагинизма. Часто присутствует уретрит. Эта форма воспаления более тяжелая, чем катаральная, и более склонна к хроническому течению, иногда оказывающемуся очень трудноизлечимым. Если возникает в результате беременности, она обычно исчезает после родов, но в очень тяжелых случаях, как говорят, иногда приводит к аборту. ЛЕЧЕНИЕ. Местное лечение такое же, как и при простудной разновидности. 4. ГАНГРЕННЫЙ ВУЛЬВИТ. ПАТОЛОГИЯ. К счастью, гангренозное воспаление вульвы встречается редко.У детей состояние идентично номе или раковому мозгу, и, вероятно, ни в коем случае заболевание не отличается существенно от гангрены других частей. Согласно Винкелю [[Болезни женщин, Парвин, с. 66.]] «небольшая инфильтрация сначала появляется в одной из больших половых губ; вскоре она приобретает серовато-зеленый цвет; образуются пузырьки, затем цвет меняется на темно-коричневый, заканчиваясь гангреной и потерей вещества». ЭТИОЛОГИЯ.Гангрена вульвы у взрослого человека обычно возникает в результате родов, когда имеется обширный отек, или в результате какого-либо механического насилия, или она может последовать за разрывом большой гематомы.
РИС. 76. Фолликулярный вульвит. При некоторых эпидемиях послеродовой лихорадки он присутствует почти во всех случаях. Это может также произойти в ходе острых экзантематозных заболеваний и при продолжающейся лихорадке и может существовать как эпидемия, независимая от каких-либо других заболеваний. ПРОГНОЗ. Прогноз неблагоприятный, большинство случаев заканчивается смертельным исходом, смертью в результате сепсиса или тромбоэмболии легочной артерии. Если происходит выздоровление, рубцевание наступает через от трех до шести недель. ЛЕЧЕНИЕ. В целях защиты от сепсиса все отслаивающиеся массы следует срезать, стараясь не допускать попадания живых тканей, которые следует тщательно прижечь. В качестве местного применения рекомендуется раствор салициловой кислоты, тимола или известковой воды, либо части могут быть посыпаны йодоформом, борной кислотой или хлоратом поташа.Я считаю, что угольная припарка — лучшая повязка, которую можно наложить. Настойка Baptisia также отлично подходит. Пациент должен получать питательную диету и, при необходимости, подкрепляться вином, бренди или другими стимуляторами. Arsenicum — это лекарство, которое требуется чаще всего. Я думаю, что его следует использовать при небольшом растирании. Также обратитесь к Baptisia, Carbo. veg., Crotalus, Kreasotum, Lachesis, Secale, соляная кислота, азотная кислота и Rhus tox. Для получения информации о лечении вульвита в целом читатель может обратиться к главе, посвященной бели. ГИПЕРАСТФИЗИЯ ВУЛЬВЫ. ОПРЕДЕЛЕНИЕ. Состояние редкое и впервые описанное Томасом [[Болезни женщин, 1876, с. 119.]] как «чрезмерная чувствительность нервов, снабжающих слизистую оболочку некоторой части вульвы; иногда область болезненности ограничивается преддверием, иногда одной губой без губ, а в других — мочевым проходом; и опять же, несколько этих частей могут быть затронуты одновременно.Это состояние вульвы, очень напоминающее гипервестическое состояние остатков девственной плевы, которое составляет одну из форм вагинизма ». ПАТОЛОГИЯ. Нет ни истинного невралгического, ни воспалительного состояния, а просто аномальной чувствительности нервов, кровоснабжающих вульву. ЭТИОЛОГИЯ. Состояние может быть результатом вульвита или раздраженных опухолей уретры, но чаще оно возникает в период менопаузы или около нее, особенно у истерических или ипохондрических пациентов.В некоторых случаях причина не может быть обнаружена. СИМПТОМЫ. Главный симптом — боль при половом акте. Любое трение или даже холодный воздух вызывают сильный дискомфорт, а иногда и сильную боль. Ум впадает в депрессию, в некоторых случаях граничащую с мономанией. ДИАГНОСТИКА. Необходимо дифференцировать от раздражения мясистого прохода; и от вагинизма, который, как следует понимать, представляет собой совершенно иное заболевание.Осмотр и прикосновение легко помогут различить эти состояния. ЛЕЧЕНИЕ. Это должно быть исключительно симптоматическим, причем лекарство, вероятно, чаще указывается общими, чем местными симптомами. Проконсультируйтесь с Belladonna, Cimicifuga, Cocculus, Coffea, Gelsemium, Hyoscyamus, Ignatia, Kali brom., Nux Vomica, Platinum, Thuja, Zincum. МОЧЕЧНИК. ОПРЕДЕЛЕНИЕ. Сосудистая опухоль или раздраженное сосудистое разрастание уретры. ПАТОЛОГИЯ. Эти опухоли состоят, по словам Харта и Барбура, «из расширенных капилляров в соединительной ткани, которые целиком покрыты плоским эпителием».
РИС. 77. Карункул в уретральном отверстии (а) и, кроме того, нейроматы в окружающей слизистой оболочке.(Сэр Дж. Ю. Симпсон). По словам доктора Рида из Эдинбурга, они богаты нервными волокнами. Они различаются по размеру от булавочной головки до малины и даже больше; они темно-вишнево-красного цвета, мягкие и рыхлые, обычно неправильной формы, изысканно нежные и сосудистые. СИМПТОМЫ. Это боль при мочеиспускании; сильная боль, а иногда и кровотечение из-за полового акта; и более или менее беспокойство и боль от давления или трения, от упражнений или от прикосновения одежды к частям.Пациент также становится нервным, истеричным и меланхоличным. ДИАГНОСТИКА.-Карункул уретры может быть спутан с выпадением уретры или с сифилитическими бородавками, но, поскольку ни один из них не демонстрирует характерную чувствительность, боль и сосудистую активность, характерную для карункула уретры, не должно быть ошибки. ЛЕЧЕНИЕ. Пациент, подвергнутый анестезии, помещается на стол в положении для литотомии.Затем опухоль захватывают щипцами возле ее основания и отрезают ножницами. Затем основание следует тщательно прижечь с помощью термокаутера Паклина на тусклом огне или, при отсутствии этого инструмента, с помощью горячей проволоки. Если кровотечение продолжается после использования прижигания, может возникнуть необходимость «закупорить влагалище, подведя половину последних полос ворса к отверстию уретры и зафиксировав промежностным бандажом». Некоторые специалисты вместо прижигания касаются основания карункула дымящей азотной кислотой или чистой карболовой кислотой. ПРОЛАПСЫ УРЕТРЫ. ОПРЕДЕЛЕНИЕ. Выворот или выпадение слизистой оболочки уретры. По словам Томаса, существует также «разрастание подлежащей соединительной ткани». СИМПТОМЫ. Это состояние часто существует в течение некоторого времени, не вызывая каких-либо симптомов, но обнажение и раздражение выпавшей мембраны через некоторое время приводит к более или менее нарушениям уретры и мочевого пузыря, зуду и бели. ДИАГНОСТИКА. Существует большая опасность спутать это состояние с карункулом или полипом уретры, но для постановки диагноза достаточно того факта, что опухоль полностью и равномерно окружает уретру, что она не является сосудистой и не имеет чрезмерной чувствительности и боли. легко, хотя выпадение уретры иногда становится очень чувствительным, и по этой причине, как говорит Томас, на этот симптом не следует полагаться как на дифференциальный признак. ЛЕЧЕНИЕ. Томас рекомендует стянуть выпавшую мембрану обоими щипцами и отрезать ее изогнутыми ножницами, чтобы остановить кровотечение, применив .пряжи из ворса или хлопка, пропитанные раствором пер-сульфата железа. Sequin предотвратил кровотечение, введя женский катетер в мочевой пузырь и перевязав к нему выпавшую мембрану, так что последовало удушение, при котором катетер оставался внутри до тех пор, пока он не был высвобожден путем отслоения перевязанной части.Тот же план может быть применен с использованием гальвано-каутериальной проволоки вместо лигатуры. COCCYODYNIA. СИНОНИМЫ. Кокцигодиния, кокцигодиния. ОПРЕДЕЛЕНИЕ. Гиперестезия и невралгия копчика и прикрепленных к нему мышц. . ПАТОЛОГИЯ. Это состояние в некоторых случаях связано с заболеванием самой кости, например, кариесом или переломом, и, следовательно, реальная природа заболевания иногда не учитывается.Травмы и болезни костей встречаются гораздо чаще. чем болезнь сейчас рассматривается. Таким образом, очевидно, что для образования кокциодинии необходимо нечто большее, чем больная кость, которая, как сейчас довольно хорошо установлено, является неврозом и зависит от гиперустетического и невралгического состояния нервов, кровоснабжающих область копчика. Это последнее состояние может возникать по разным причинам, рефлекторным по своему характеру или в результате травмы или болезни копчика, травмы или напряжения его мышечных прикреплений. ЭТИОЛОГИЯ. Исходя из сказанного, неудивительно, что роды являются основной причиной кокциодинии. Это может также произойти у женщин, которые никогда не рожали детей, а иногда, хотя и редко, у мужчин и маленьких детей. Вне деторождения это может быть вызвано механическим насилием, например, пинком, ударом, падением на копчик или верховой ездой. Это также часто связано с заболеваниями матки, яичников или прямой кишки.У лиц, страдающих ревматическим диатезом, он возникает из-за переохлаждения. СИМПТОМЫ. Основным симптомом является боль при движении копчика, при сидении или вставании из помета, а также при дефекации, кашле, чихании или ходьбе. Часто пациентка настолько страдает от любого движения, что вынуждена оставаться в лежачем положении. ДИАГНОСТИКА. Палец следует ввести во влагалище или прямую кишку и прижать назад к шейке матки, иначе большим пальцем наружу можно схватить кость и заставить ее двигаться, что причинит пациенту сильную боль.Этого вместе с историей болезни достаточно для постановки диагноза. ПРОГНОЗ. Существует очень небольшая тенденция к спонтанному выздоровлению; заболевание, длящееся годами, доставляющее пациенту постоянное раздражение и страдания, если оно не купируется надлежащим лечением. ЛЕЧЕНИЕ. Следует постоянно применять средства правовой защиты в соответствии с показаниями, но в то же время необходимо установить причину состояния и устранить ее, если это возможно.В случаях, вызванных смещением матки или заболеванием яичников или матки, необходимо удалить основное заболевание до того, как можно будет вылечить кокциодинию. Таким образом, также необходимо следить за анальными трещинами, геморроем и язвами в прямой кишке и, в случае их обнаружения, удалять с помощью соответствующего лечения. При выборе лекарства должны быть приняты во внимание все существующие обстоятельства, и все симптомы случая должны быть охвачены, если это возможно. Особо следует рассмотреть следующие препараты: Belladonna, Cinchona, Cimicifuga, Colocynth, Ignatia, Kali brom., Lachesis, Lilium tig., Mercurius, Nux Vomica, Platina, Plumbum, Pulsatilla, Rhus tox., Сера и цинк. Если состояние сохраняется, несмотря на все эти меры, в крайнем случае может потребоваться хирургическое вмешательство. Есть две операции, которые были успешно отработаны. Первый заключается в пропускании тенотомического ножа под кожей в задней части копчика и освобождении его боковых и апикальных мышечных прикреплений.Второй — ампутация копчика. Эта операция состоит в том, что сначала делают вертикальный мезиальный разрез над задней стороной копчика и отсекают покровы и мышечные прикрепления, после чего кость поднимается вверх и поворачивается назад, чтобы обнажить сустав, который затем разделяется использование костных щипцов или сильного ножа. Затем рану закрывают, заменяя лоскуты и соединяя их швами. |