Отит у детей
Воспалительные заболевания уха (отиты у детей) – наиболее частая патология в педиатрии и детской отоларингологии. В раннем детском возрасте отит переносят около 80% детей, а 7 годам – 90-95%. Течение и исход отита у детей может быть различным; довольно часто заболевание приобретает рецидивирующее течение, а в тяжелых случаях приводит к опасным отогенным осложнениям (отоантриту, параличу лицевого нерва, экстра- и субдуральным абсцессам, менингиту, энцефалиту, сепсису и др.). В четверти случаев отит, перенесенный ребенком в детском возрасте, служит причиной развития тугоухости у взрослых.
Причины
Причиной наружного отита у детей является инфицирование волосяных фолликулов хрящевого отдела наружного слухового прохода. К развитию инфекции предрасполагают ссадины и царапины наружного уха, сахарный диабет, гноетечение, сопровождающее средний отит у детей. Возбудителями наружного отита у детей чаще всего служат синегнойная палочка, кишечная палочка, протей, стафилококк; в 20% случаях – грибки.
Средний отит обычно выступает осложнением ОРВИ у детей (аденовирусной инфекции, гриппа), детских инфекций (кори, скарлатины, дифтерии). Нередко средний отит является спутником другой ЛОР-патологии детского возраста: аденоидов и аденоидитов, ринитов, синуситов, ангин, фарингитов, инородных тел уха, атрезии хоан и т. д. Со стороны наружного слухового прохода внедрение инфекции в среднее ухо возможно при травме барабанной перепонки. Средний отит может развиваться даже у новорожденных детей при инфицировании от матери, больной маститом, пиелонефритом, эндометритом и др. При микробиологическом исследовании отделяемого из уха чаще высевается пневмококк, гемофильная палочка, моракселла, гемолитический стрептококк, грибковые возбудители.
Внутренний отит у детей чаще всего возникает как осложнение гнойного воспаления среднего уха или других бактериальных инфекций – гайморита, менингита и пр.
Частому возникновению отитов у детей способствует незрелость естественного иммунитета, недоношенность, гипотрофия, экссудативный диатез, аллергии, бронхолегочная патология, авитаминозы, рахит. Особую роль играют местные анатомические факторы: слуховая труба у детей более короткая и широкая, чем у взрослых, практически не имеет изгибов, расположена горизонтально по отношению к носоглотке.
Особую роль играют местные анатомические факторы: слуховая труба у детей более короткая и широкая, чем у взрослых, практически не имеет изгибов, расположена горизонтально по отношению к носоглотке.
Классификация
В зависимости от уровня воспаления различают наружный отит, средний отит и внутренний отит (лабиринтит) у детей. Нередко, начавшись в наружном ухе, воспалительный процесс распространяется на более глубокие отделы, т. е. наружный отит переходит в средний, а средний – во внутренний.
При наружном отите у детей поражается ушная раковина и наружный слуховой проход. Наружный отит у детей может протекать в двух формах – ограниченной (фурункул наружного слухового прохода) и диффузной (воспаление наружного уха на всем протяжении).
Течение среднего отита у детей может быть острым, рецидивирующим и хроническим. По характеру образующегося воспалительного экссудата острый средний отит у детей может быть катаральным или гнойным. Острый средний отит у детей проходит 5 стадий: острого евстахиита, острого катарального воспаления, доперфоративную стадию гнойного воспаления, постперфоративную стадию гнойного воспаления и репаративную стадию.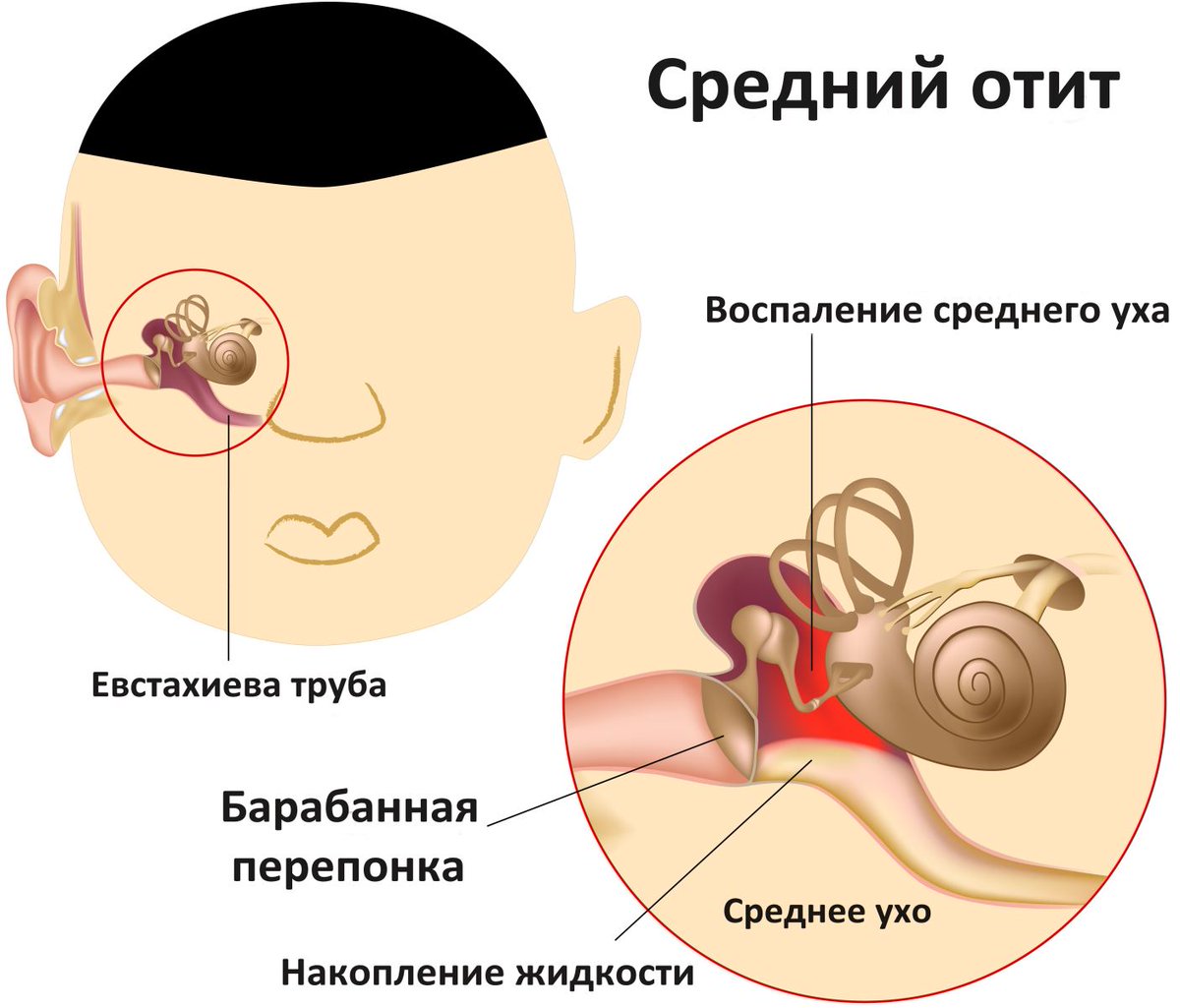
Формами хронического воспаления среднего уха у детей служат экссудативный средний отит, гнойный средний отит и адгезивный средний отит.
Лабиринтит может протекать остро или хронически; в форме серозного, гнойного или некротического воспаления; носить ограниченный или диффузный характер.
Симптомы отита у детей
Фурункул уха и диффузный наружный отит у детей проявляется повышением температуры тела и сильной локальной болью, которая усиливается при разговоре, пережевывании пищи, при надавливании на козелок. При осмотре обнаруживается покраснение слухового прохода, который за счет отека становится щелевидно суженным, регионарный лимфаденит.
Начало острого среднего отита у детей сопровождается резкой болью в ухе, высокой температурой тела (до 38-40 °С), снижением слуха, общей интоксикацией. Грудные дети становятся беспокойными, беспрерывно плачут, качают головой, прижимаются больным ухом к подушке, трут ушко рукой. Часто малыши отказываются от еды, поскольку сосание и глотание усиливают болевые ощущения. Периоды беспокойства у ребенка могут сменяться угнетенным состоянием; у детей младшего возраста часто возникают понос, срыгивания и рвота.
Периоды беспокойства у ребенка могут сменяться угнетенным состоянием; у детей младшего возраста часто возникают понос, срыгивания и рвота.
После перфорации барабанной перепонки уменьшается боль, спадает температура, снижается интоксикация, но понижение слуха сохраняется. На данной стадии среднего отита у детей появляются гнойные выделения из уха (оторея). Вслед за прекращением экссудации все симптомы острого среднего отита у детей исчезают, происходит рубцевание перфорации и восстановление слуха. Острый средний отит у детей длится около 2-3-х недель. В детском возрасте нередко встречаются бурно протекающие и латентные средние отиты.
Рецидивирующие средние отиты у детей повторяются несколько раз в течение одного года после полного клинического выздоровления. Чаще всего новый эпизод заболевания возникает на фоне рецидивирующей пневмонии, вирусной инфекции, расстройств пищеварения, снижение иммунитета. Течение рецидивирующего отита у детей более легкое; сопровождается легкой болью, ощущением заложенности в ухе, слизистыми или слизисто-гнойными выделениями из уха.
Экссудативный средний и адгезивный отит у детей протекают со слабовыраженной симптоматикой: шумом в ухе и прогрессирующим снижением слуха.
Хронический гнойный средний отит у детей характеризуется наличием стойкой перфорации барабанной перепонки, периодическим или постоянным гноетечением и прогрессирующей тугоухостью. При обострении отита у ребенка происходит повышение температуры, появление признаков интоксикации, усиление выделений из уха и болевых ощущений. Заболевание встречается у половины взрослых, часто болевших отитом в детстве.
Осложнения
Осложнения отита у детей развиваются при поздно начатом или неправильном лечении, либо в случае крайне тяжелого течения инфекции. При этом наиболее часто развивается воспаление внутреннего уха (лабиринтит), который сопровождается головокружением, шумом в ушах, снижением или полной потерей слуха, нарушением равновесия, тошнотой и рвотой, нистагмом.
К числу осложнений среднего отита у детей относятся поражения височной кости (зигоматицит, мастоидит), паралич лицевого нерва.
На фоне хронического течения среднего отита уже через несколько лет у детей может развиться стойкая тугоухость, связанная с рубцовыми процессами в барабанной перепонке и звуковоспринимающем аппарате. Это в свою очередь неблагоприятно влияет на формировании речи и интеллектуальное развитие ребенка.
Диагностика
Дети с начальными проявлениями отита часто попадают на прием к педиатру, поэтому крайне важно своевременно выявить ушную инфекцию и перенаправить ребенка на консультацию к детскому отоларингологу. Поскольку отиту часто сопутствует другая ЛОР-патология, дети нуждаются в полном отоларингологическом обследовании. В ряду инструментальных методов диагностики главное место принадлежит отоскопии, которая позволяет осмотреть барабанную перепонку, увидеть ее утолщение, инъекцию, гиперемию, выпячивание либо перфорацию и гноетечение.
При рентгенографии височных костей может обнаруживаться снижение пневматизации полостей среднего уха. В диагностически неясных случаях проводится КТ височных костей. В случае рецидивирующего или хронического отита у детей важное значение приобретает исследование слуховой функции с помощью аудиометрии или акустической импедансометрии, определение проходимости слуховой трубы. При подозрении на развитие внутричерепных осложнений дети с отитом должны быть осмотрены детским неврологом.
Лечение отита у детей
При наружном отите у детей, как правило, ограничиваются консервативным лечением: тщательным туалетом уха, введением турунд со спиртовыми растворами, локальным инфракрасным облучением. Если в течение 2-3 дней воспаление не стихает, прибегают к вскрытию фурункула слухового прохода.
При среднем отите детям назначаются осмотически активные (феназон+лидокаин) и антибактериальные (содержащие рифампицин, норфлоксацин, ципрофлоксацин) ушные капли. Для уменьшения воспаления и снятия болевого синдрома используются анальгетики и НПВС. С целью купирования аллергического компонента показаны антигистаминные препараты. При затруднении носового дыхания необходимо проведение анемизации полости носа, закапывание сосудосуживающих капель в нос. Системная антимикробная терапия при отитах у детей чаще всего проводится пенициллинами, фторхинолонами, цефалоспоринами, макролидами.
Для уменьшения воспаления и снятия болевого синдрома используются анальгетики и НПВС. С целью купирования аллергического компонента показаны антигистаминные препараты. При затруднении носового дыхания необходимо проведение анемизации полости носа, закапывание сосудосуживающих капель в нос. Системная антимикробная терапия при отитах у детей чаще всего проводится пенициллинами, фторхинолонами, цефалоспоринами, макролидами.
При неперфоративном гнойном отите у детей возникает необходимость проведения парацентеза барабанной перепонки для обеспечения оттока гнойного секрета из барабанной полости наружу. Ведение отита у детей в постперфоративной стадии предполагает очищение наружного слухового прохода от гноя турундами, промывание среднего уха лекарственными препаратами.
После стихания острых явлений с целью улучшения функции слуховой трубы проводится продувание ушей по Политцеру, пневмомассаж барабанной перепонки. В комплекс лечебных мероприятий включают различные физиопроцедуры: УВЧ, УФО, СВЧ-терапию, лазеротерапию, электрофорез, ультрафонофорез.
При экссудативном отите у детей для удаления секрета может потребоваться проведение тимпанопункции, миринготомии, шунтирования барабанной полости, ревизионной тимпанотомии. Если консервативное лечение адгезивного среднего отита у детей оказывается неэффективным, а тугоухость прогрессирует, возможно выполнение тимпанопластики с протезированием разрушенной слуховой косточки.
Экссудативный средний отит у детей. Симптомы, причины и лечение
Экссудативным средним отитом (ЭСО) называется хроническая форма среднего отита, при которой в среднем ухе происходит накопление патологической жидкости (экссудата) в результате поражения его слизистой оболочки. При ЭСО целостность барабанной перепонки не нарушена и при отсутствии воспалительного процесса в полости носа, носоглотки и ротоглотки инфицирование среднего уха не возникает, несмотря на то, что образованный экссудат является благоприятной средой для развития вирусов и бактерий, так как представляет собой белковую среду.
Именно потому, что экссудат содержит большое количество белка, со временем он меняет свои физические свойства (густеет, становиться вязким), что приводит к длительному и тяжёлому течению болезни.
Боль – это один из признаков воспаления. Отсутствие воспалительных изменений в среднем ухе объясняет то, что ЭСО протекает безболезненно. В этом-то и заключается коварство данной патологии.
В медицинской литературе можно встретить другие названия этого распространенного заболевания, а именно: «экссудативный средний отит», «секреторный», «мукозный отит», «эффузионнный средний отит», «gleu ear» — «клейкое ухо».
Причины экссудативного среднего отита у детей
Основными причинами, способствующими развитию ЭСО, считают:
— изменения слизистой оболочки слуховой трубы на фоне острых и хронических воспалительных заболеваний носа, околоносовых пазух и носоглотки в результате снижения иммунитета,
— дисфункцию слуховой трубы, из-за нарушения функции мышц открывающих её,
— обтурацию устья слуховой трубы аденоидными вегетациями (разрастаниями), гиперплазированной (увеличеной) трубной миндалиной, рубцовыми изменениями, доброкачественными и злокачественными новообразованиями носоглотки,
— неэффективную терапию острого среднего отита,
— анатомические и физиологические особенности развития слуховой трубы в детском возрасте.
Следует отметить, что одним из предрасполагающих факторов к возникновению ЭСО является посещение детского дневного учреждения. В возрасте от 2-х до 7-и лет, развитию данной патологии могут предшествовать острая вирусная инфекция, хронический аденоидит, острый катаральный средний отит. У детей от 8-и до 15-и лет развитие экссудативного среднего отита происходит на фоне вазомоторного ринита или хронического риносинусита.
Виды экссудативного среднего отита у детей
По своей продолжительности ЭСО делят на три формы течения: острая (до 3 недель), подострая (от 3 до 8 недель) и хроническая (более 8 недель).
По характеру изменений, происходящих в слизистой оболочке среднего уха, выделяют четыре формы ЭСО: начальная экссудативная, секреторная, продуктивно секреторная, дегенеративно-секреторная (с преобладанием фиброзно-склеротического процесса).
Существует ещё одна классификация ЭСО, в основу которой положены аналогичные принципы (физические параметры содержимого барабанной полости: вязкость, прозрачность, цвет, плотность и длительность патологического процесса). В ней выделяют четыре стадии течения ЭСО: катаральную (до 1 месяца), секреторную (от 1 до 12 месяцев), мукозную (от 12 до 24 месяцев), фиброзную (более 24 месяцев).
В ней выделяют четыре стадии течения ЭСО: катаральную (до 1 месяца), секреторную (от 1 до 12 месяцев), мукозную (от 12 до 24 месяцев), фиброзную (более 24 месяцев).
Экссудативный средний отит у детей.
Экссудативным средним отитом болеют как взрослые, так и маленькие пациенты. Но у ребенка диагностировать экссудативный отит бывает сложнее, чем у взрослых не только в связи с недостаточно яркой симптоматикой, но и с трудностями, возникающими во время сбора жалоб и анамнеза (маленькие пациенты не предъявляют жалоб). Жалобы и клиническая картина напрямую зависят от стадии заболевания. Начальная стадия ЭСО характеризуется скудными жалобами и клиническими проявлениями.
В большинстве случаев родители обращаются за оказанием медицинской помощи ребенку лишь тогда, когда заметили у него снижение слуха, то есть ребёнок начинает громко говорить, не сразу откликается на зов, просит увеличить громкость при просмотре детских телепередач, что уже соответствует продуктивно секреторной форме заболевания. Именно отсутствие болевого синдрома и приводит к позднему выявлению ЭСО. Но иногда маленькие пациенты способны описать свои ощущения. Взрослые люди обращаются к врачу с жалобами на ощущение жидкости в ухе («бульканья»), чувство полноты, аутофонию, изменение слуха в зависимости от наклона головы.
Именно отсутствие болевого синдрома и приводит к позднему выявлению ЭСО. Но иногда маленькие пациенты способны описать свои ощущения. Взрослые люди обращаются к врачу с жалобами на ощущение жидкости в ухе («бульканья»), чувство полноты, аутофонию, изменение слуха в зависимости от наклона головы.
Диагностика экссудативного среднего отита у детей
Для диагностики ЭСО в ФГБУ НМИЦО ФМБА России в отделении детской ЛОР патологии проводят аудиологическое обследование, которое состоит из акустической импедансометрии и тональной пороговой аудиометрии. Для пациентов с данной патологией при акустической импедансометрии характерна тимпанометрическая кривая типа «В» и отсутствие ipsi-рефлексов, что отражает нарушение передачи звукового сигнала по цепи слуховых косточек за счет патологического содержимого среднего уха (экссудата), на аудиограмме – повышение порогов по воздушной проводимости до 30-40 дБ, преимущественно на низких частотах, костная проводимость не изменена. При рецидивирующем течении экссудативного среднего отита специалисты отделения детской ЛОР патологии в обязательном порядке назначают пациенту проведение компьютерной томографии (КТ) височных костей для получения достоверной картины воздушности полости среднего уха, состояния её слизистой оболочки, цепи слуховых косточек, окон лабиринта и костного отдела слуховой трубы, плотности и локализации патологического содержимого.
Для выявления причин, способствующих возникновению ЭСО, пациенту в отделении детской ЛОР патологии НМИЦО ФМБА России проводят эндоскопическое исследование полости носа и носоглотки или рентгенологическое исследование носоглотки (у маленьких детей при невозможности проведения эндоскопии) и околоносовых пазух.
Лечение экссудативного среднего отита
Лечение пациентов с диагнозом ЭСО направлено на устранение причин, повлекших нарушение функции слуховой трубы, с последующим восстановление слуха и предотвращение развития морфологических изменений слизистой оболочки среднего уха.
Тактика лечения напрямую зависит от стадии заболевания. На начальных стадиях назначают консервативные методы лечения:
— продувание слуховых труб по Полицеру;
— катетеризация слуховых труб;
— физиотерапия (эндоурально электрофорез с протеолитическими ферментами),
— медикаментозное лечение (антигистаминные препараты, сосудосуживающие средства, муколитические препараты).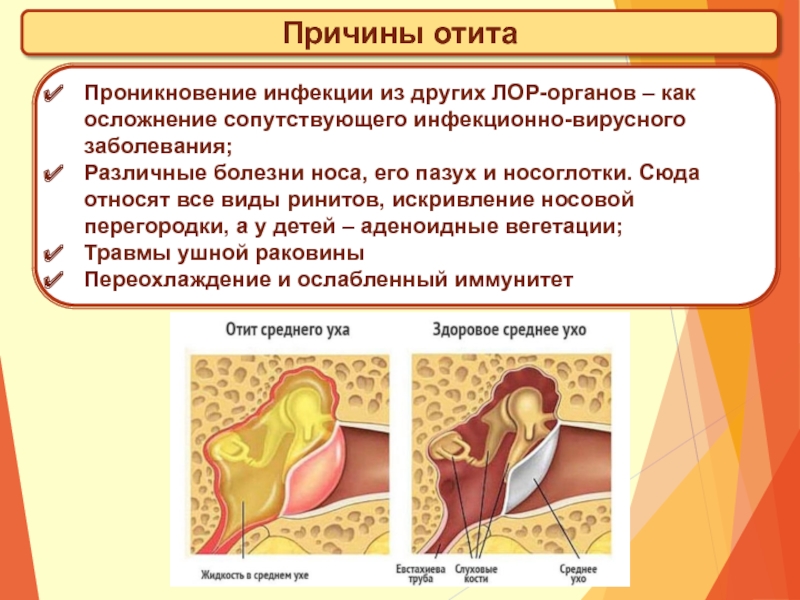
При неэффективности консервативных методов терапии пациенту показано проведение хирургического лечения, направленного на устранение причин, приводящих к блоку устья слуховой трубы и нарушению её функций (аденотомия, операции на околоносовых пазухах для санации хронических очагов инфекции).
В случае, если через два-три месяца после оперативного лечения сохраняется патологическое содержимое в полости среднего уха и отсутствует аэрация, то проводят отохирургическое вмешательство ( миринготомия, тимпанотомия с введением вентиляционной трубки).
Аудиологический контроль проводят через 2-3 месяца после хирургического вмешательства. При нормализации слуха у ребенка вентиляционную трубку удаляют.
В отделе детской ЛОР-патологии ФГБУ НМИЦО ФМБА России под руководством д.м.н., проф. Юнусова А.С. с успехом проводят весь спектр лечения экссудативного среднего отита как в амбулаторных, так и в стационарных условиях.
Запись на приём в поликлинике к врачу-оториноларингологу, к./female-doctor-looking-into-baby-boy-s-ear-457992225-595d0bed5f9b58843fe9bd2f.jpg) м.н. Лариной Л.А. по тел. 8(499)968-69-12, 8(499)968-69-26, 8(499)190-97-96 или на официальном сайте ФГБУ НМИЦО ФМБА России.
м.н. Лариной Л.А. по тел. 8(499)968-69-12, 8(499)968-69-26, 8(499)190-97-96 или на официальном сайте ФГБУ НМИЦО ФМБА России.
Лечение отита | Клиника Ринос
Отит – это воспаление уха, обобщающий термин для любых инфекционных процессов в органе слуха. В зависимости от пораженного отдела уха, выделяют
- наружный,
- средний
- внутренний отит (лабиринтит).
Отит встречается часто. Десять процентов населения Земли в течение жизни болели наружным отитом. Ежегодно в мире регистрируется 709 миллионов новых случаев заболевания острым средним отитом. Больше половины этих эпизодов приходится на детей до 5 лет, однако взрослые также страдают воспалением среднего уха. Лабиринтит, как правило, является осложнением среднего отита и возникает сравнительно редко.
Наружный отит – это воспаление слухового прохода. Он может быть диффузным, а может протекать в виде фурункула. При диффузном наружном отите поражается кожа всего слухового прохода. Фурункул – это ограниченное воспаление кожи наружного уха.
При диффузном наружном отите поражается кожа всего слухового прохода. Фурункул – это ограниченное воспаление кожи наружного уха.
Средний отит
При среднем отите воспалительный процесс происходит в барабанной полости. Существует множество форм и вариантов течения этой болезни. Он может быть катаральным и гнойным, перфоративным и неперфоративным, острым и хроническим.
При отите могут развиваться осложнения. К наиболее распространенным осложнениям среднего отита относят мастоидит (воспаление заушной части височной кости), менингит (воспаление оболочек головного мозга), абсцесс (гнойник) мозга, лабиринтит.
Лабиринтит
Внутренний отит почти никогда не бывает самостоятельным заболеванием. Практически всегда он является осложнением воспаления среднего уха. В отличие от других видов отита его основным симптомом является не боль, а снижение слуха и головокружение.
Причины отита
- После попадания загрязненной воды — чаще всего наружный отит возникает после попадания в ухо воды, содержащей возбудителя болезни.
 Именно поэтому второе название этой болезни – «ухо пловца». Травма кожи наружного слухового прохода — помимо наличия в воде инфекции должны быть и местные условия, предрасполагающие к развитию воспаления: микротрещины кожи и т.д. Иначе каждый наш контакт с некипяченой водой заканчивался бы развитием воспаления в ухе.
Именно поэтому второе название этой болезни – «ухо пловца». Травма кожи наружного слухового прохода — помимо наличия в воде инфекции должны быть и местные условия, предрасполагающие к развитию воспаления: микротрещины кожи и т.д. Иначе каждый наш контакт с некипяченой водой заканчивался бы развитием воспаления в ухе. - Осложнение ОРВИ, гайморита — в этом случае возбудитель среднего отита проникает в барабанную полость совсем с другой стороны, так называемым ринотубарным путем, то есть через слуховую трубу. Обычно инфекция попадает в ухо из носа, когда человек болеет ОРВИ, насморком или гайморитом. При тяжело протекающем воспалении среднего уха инфекция может распространиться на внутреннее ухо.
- При инфекционных заболеваниях, болезнях почек, сахарном диабете, переохлаждении на фоне сниженного иммунитета возрастает риск развития воспаления в среднем ухе.Сморкание через 2 ноздри (неправильное), кашель и чиханье повышают давление в носоглотке, что приводит к попаданию инфицированной слизи в полость среднего уха.

- Механическое удаление ушной серы — она является защитным барьером от инфекций.
- Высокая температура воздуха и высокая влажность.
- Попадание в ушную раковину инородных объектов.
- Использование слуховых аппаратов.
- Такие заболевания, как себорейный дерматит на лице, экзема, псориаз.
- Причинами развития острого среднего отита являются также генетическая расположенность, иммунодефицитные состояния, ВИЧ-инфекция.
Cимптомы отита.
Боль — это основной симптом отита. Интенсивность боли может быть разной: от едва ощутимой до невыносимой характер – пульсирующий, стреляющий. Очень сложно, чаще всего невозможно самостоятельно отличить болевые ощущения при наружном отите от болевых ощущений при воспалении среднего уха. Единственной зацепкой может стать тот факт, что при наружном отите боль должна ощущаться при касании кожи на входе в слуховой проход. Снижение слуха – симптом непостоянный. Он может присутствовать как при наружном отите, так и при среднем, может отсутствовать при обеих этих формах воспаления уха.
Повышение температуры — чаще всего происходит повышение температуры тела, однако, это также необязательный признак.
Выделения из уха при наружном отите бывают практически всегда. Ведь ничто не мешает воспалительной жидкости выделяться наружу. При среднем отите, если в барабанной перепонке не образовалась перфорация (отверстие), выделений их уха не бывает. Гноетечение из слухового прохода начинается после появления сообщения между средним ухом и слуховым проходом. Акцентирую внимание на том, что перфорация может не образоваться даже при гнойном отите. Пациенты, страдающие отитом, часто спрашивают, куда денется гной, если он не прорвется наружу? Все очень просто – он выйдет через слуховую трубу.
Ушной шум, заложенность уха возможны при любой форме заболевания. При развитии воспаления внутреннего уха может появляться головокружение.
Острый средний отит протекает в 3 стадии:
- Острый катаральный отит — больной испытывает сильную боль, усиливающуюся к ночи, при кашле, чиханье, она может отдавать в висок, зубы, быть колющей, пульсирующей, сверлящей, снижается слух, аппетит, появляется слабость и высокая температура до 39С.

- Острый гнойный отит — происходит скопление гноя в полости среднего уха с последующей перфорацией и гноетечением, которое может быть на 2-3 день болезни. В этом периоде температура падает, боль снижается, врач может произвести маленький прокол (парацентез), если не произошел самостоятельный разрыв барабанной перепонки.
- Восстановительная стадия — гноетечение прекращается, дефект барабанной перепонки закрывается (сращение краев), слух в течение 2-3 недель восстанавливается
Лечение наружного отита
Основное средство лечения наружного отита у взрослых – ушные капли.
Если у человека нет иммунодефицита (ВИЧ-инфекция, сахарный диабет), антибиотик в таблетках, как правило, не нужен. Ушные капли могут содержать только антибактериальный препарат или быть комбинированными – иметь в составе антибиотик и противовоспалительное вещество. Курс лечения занимает 5-7 дней. Помимо ушных капель, для лечения наружного отита врач может рекомендовать мазь с действующим веществом Мупироцин (Бактробан ). Важно, что препарат не оказывает негативного действия на нормальную микрофлору кожи, и есть данные об активности мупироцина в отношении грибов.
Важно, что препарат не оказывает негативного действия на нормальную микрофлору кожи, и есть данные об активности мупироцина в отношении грибов.
Лечение среднего отита и лабиринтита у взрослых
Антибактериальная терапия
Основное средство терапии при среднем отите – антибиотик. Однако лечение отита антибиотиками у взрослых – это еще один спорный вопрос современной медицины. Дело в том, что при данном заболевании очень высок процент самостоятельного выздоровления – больше 90%. Был период времени в конце 20 века, когда на волне энтузиазма антибиотики назначали практически всем больным при отите. Однако сейчас считается допустимым первые два дня после появления боли обходиться без антибиотиков. Если через два дня нет тенденции к улучшению, тогда уже назначается антибактериальный препарат. При всех видах отита могут потребоваться обезболивающие лекарства для приема внутрь. При этом, конечно, больной должен находиться под врачебным наблюдением. Решение о необходимости антибиотиков весьма ответственно и его должен принимать только врач. На весах с одной стороны возможные побочные эффекты антибиотикотерапии, с другой – тот факт, что каждый год в мире от осложнений отита умирает 28 тысяч человек.
На весах с одной стороны возможные побочные эффекты антибиотикотерапии, с другой – тот факт, что каждый год в мире от осложнений отита умирает 28 тысяч человек.
Основные антибиотики, которые применяются при лечении среднего отита у взрослых: Амоксициллин — Оспамокс, Флемоксин, Амосин, Экобол, Флемоксин солютаб Аамоксициллин с клавулановой кислотой — Аугментин, Флемоклав, Экоклав Цефуроксим — Зиннат, Аксетин, Зинацеф, Цефурус и другие препараты. Курс антибиотикотерапии должен составлять 7-10 дней.
Ушные капли
Ушные капли также широко назначаются при воспалении среднего уха. Важно помнить, что существует принципиальная разница между каплями, которые назначаются до перфорации барабанной перепонки и после ее появления. Напомню, признаком перфорации является появление гноетечения. До возникновения перфорации назначаются капли с обезболивающим эффектом. После появления перфорации боль проходит и уже нельзя капать обезболивающие капли, поскольку они могут навредить чувствительным клеткам улитки.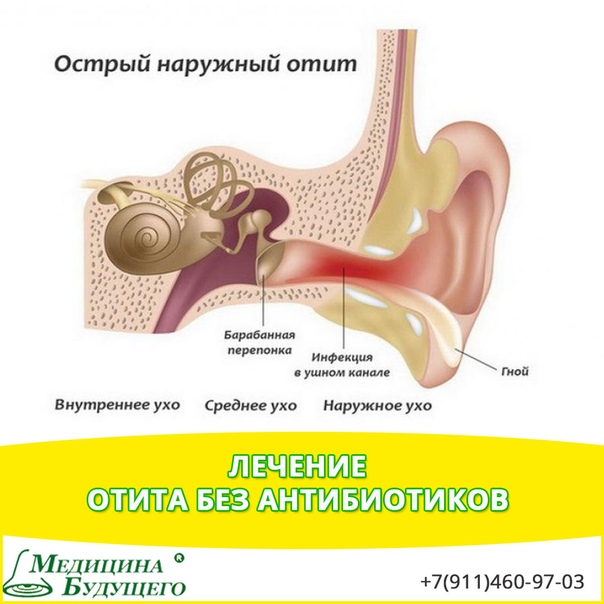 При возникновении перфорации появляется доступ для капель внутрь среднего уха, поэтому можно закапывать капли, содержащие антибиотик. Однако нельзя использовать ототоксические антибиотики (гентамицин, фрамицетин, неомицин, полимиксин В), препараты, содержащие феназон, спирты или холина салицилат. Капли с антибиотиком, применение которых допустимо при лечении отита у взрослых: «Ципрофарм», «Нормакс», «Отофа», «Мирамистин» и другие.
При возникновении перфорации появляется доступ для капель внутрь среднего уха, поэтому можно закапывать капли, содержащие антибиотик. Однако нельзя использовать ототоксические антибиотики (гентамицин, фрамицетин, неомицин, полимиксин В), препараты, содержащие феназон, спирты или холина салицилат. Капли с антибиотиком, применение которых допустимо при лечении отита у взрослых: «Ципрофарм», «Нормакс», «Отофа», «Мирамистин» и другие.
Парацентез или тимпанотомия
В отдельных ситуациях при воспалении среднего уха может понадобиться малое хирургическое вмешательство – парацентез (или тимпанотомия) барабанной перепонки. Считается, что потребность в парацентезе возникает, если на фоне антибактериальной терапии на протяжении трех дней боль все еще продолжает беспокоить человека.
Парацентез выполняется под местной анестезией: специальной иглой в барабанной перепонке делается небольшой разрез, через который начинает выходить гной. Разрез этот прекрасно зарастает после прекращения гноетечения.
Лечение лабиринтита представляет собой комплексную медицинскую проблему и проводится в стационаре под контролем ЛОР-врача и невропатолога. Помимо антибактериальной терапии необходимы средства, улучшающие микроциркуляцию внутри улитки, нейропротекторные препараты (защищающие нервную ткань от повреждения).
Профилактика отита
Профилактические меры при наружном отите заключаются в тщательном высушивании слухового прохода после купания. Также следует избегать травматизации слухового прохода – не использовать ключи и булавки в качестве ушного инструментария. Для людей, часто страдающих воспалением наружного уха, существуют капли на основе оливкового масла, обеспечивающие защиту кожи при купании в водоеме, например, «Ваксол».
Профилактика среднего отита состоит из общеукрепляющих мероприятий – закаливания, витаминотерапии, приема иммуномодуляторов (препаратов, улучшающих иммунитет). Также важно своевременно лечить заболевания носа, которые являются основным причинным фактором воспаления среднего уха.
Отит. Симптомы и виды отита. Профилактика и лечение отита — БИОФОН
1 июня, 2004 Алексей КозловОтит — это инфекционное заболевание уха.
То, что мы привыкли называть ухом — это только наружное ухо, которое состоит из ушной раковины, наружного слухового прохода и барабанной перепонки, которая отделяет его от среднего уха. Среднее ухо — это крошечная полость, в которой находится костный механизм, предназначенный для передачи звуковой волны во внутренне ухо. Внутренне ухо трансформирует звуковые волны в нервные импульсы, идущие в мозг.
Инфекционные заболевания уха бывают двух типов: воспаление наружного уха (наружный отит) и воспаление среднего уха (средний отит).
Наружный отит развивается благодаря появлению в коже наружного слухового прохода бактериальной или грибковой инфекции. Вероятность инфицирования возрастает при плавании, поскольку наружный слуховой проход увлажняется, кожа смягчается и в нее скорее проникает инфекция.
Средний отит — это воспаление среднего уха, вызываемое обычно вирусами или бактериями. Как правило, отиту предшествует какое-либо простудное заболевание.
Средний отит может быть:
- острым катаральным — это воспаление слизистой оболочки среднего уха без нагноения, вызванное отрицательным давлением в барабанной полости. Характеризуется ощущением полноты в ухе, тугоухостью, шумом или болью в ушах, аутофонией и др.
- хроническим катаральным — это хроническое, без нагноения, воспаление слизистой оболочки евстахиевой трубы и полости среднего уха. Как правило, возникает в результате неправильного лечения острого катарального среднего отита. Характеризуется ощущением полноты в ухе, тугоухостью и долгим течением.
- острым гнойным — это острое гнойное воспаление слизистой оболочки среднего уха, вызванное бактериальной инфекцией. Отмечают повышенную температуру, боль, выделение гноя из уха.
 Обычно заболевание начинается с боли, которую можно описать как стреляющую (дети, которые еще не научились говорить, плачут в тот момент, когда боль резко усиливается и успокаиваются, когда она стихает). Повышается температура, а через 1-3 дня из уха выделяется гной. Обычно при этом состояние больного улучшается, температура снижается, боль несколько стихает или исчезает полностью. Истечение гноя связано с прорывом его через барабанную перепонку. Это благоприятное развитие процесса, на фоне проводимого лечения отверстие в перепонке зарастает, слух не страдает. Однако не всегда происходит так, как описано. Гной иногда не находит выхода, что чревато распространением инфекции внутрь, в полость черепа. Может развиться менингит, абсцесс мозга.
Обычно заболевание начинается с боли, которую можно описать как стреляющую (дети, которые еще не научились говорить, плачут в тот момент, когда боль резко усиливается и успокаиваются, когда она стихает). Повышается температура, а через 1-3 дня из уха выделяется гной. Обычно при этом состояние больного улучшается, температура снижается, боль несколько стихает или исчезает полностью. Истечение гноя связано с прорывом его через барабанную перепонку. Это благоприятное развитие процесса, на фоне проводимого лечения отверстие в перепонке зарастает, слух не страдает. Однако не всегда происходит так, как описано. Гной иногда не находит выхода, что чревато распространением инфекции внутрь, в полость черепа. Может развиться менингит, абсцесс мозга. - хроническим гнойным — это хроническое воспаление слизистой оболочки, надкостницы и даже костной ткани среднего уха. Характеризуется длительным периодом выделения гноя из наружного слухового прохода, остановить которое удается с большим трудом; также отмечают тугоухость и перфорацию барабанной перепонки.

Отит у детей
Воспаление среднего уха часто развивается у маленьких. При отите полость среднего уха заполняется инфицированной жидкостью, которая давит изнутри на барабанную перепонку, вызывая боль. Эта жидкость позволяет развиваться в среднем ухе бактериям, а организм защищается от бактерий с помощью клеток иммунной системы. В результате борьбы этих клеток с инфекцией образуется гной. Когда давление оказывается слишком сильным, барабанная перепонка прорывается и гной вытекает наружу.
У многих детей приступы среднего отита следуют один за другим с трехмесячного до трехлетнего возраста. Таким детям постоянно назначают антибиотики, что еще больше ухудшает ситуацию из-за снижения иммунитета. Длительное воспаление в хронической форме особенно опасно для детей, так как затрудняет нормальное развитие слуха и, соответственно, замедляет развитие речи ребенка.
Лечение отита
В последнее время возбудители болезни все чаще оказываются «устойчивыми» к антибиотикам, поэтому врачи постоянно ищут новые средства, которые были бы столь же эффективны, но не вызывали тяжелых побочных эффектов. Ведь общеизвестно, что антибиотики убивают не только вредные микроорганизмы, но и губят микрофлору кишечника, замедляя и затрудняя тем самым формирование иммунитета ребенка. В настоящее время специалисты все чаще рекомендуют использовать для лечения отитов антибактериальный и противовирусный аппарат «Биофон«, который освобождает организм от болезнетворных бактерий и микрофлору и восстанавливает нормальную микрофлору уха.
Ведь общеизвестно, что антибиотики убивают не только вредные микроорганизмы, но и губят микрофлору кишечника, замедляя и затрудняя тем самым формирование иммунитета ребенка. В настоящее время специалисты все чаще рекомендуют использовать для лечения отитов антибактериальный и противовирусный аппарат «Биофон«, который освобождает организм от болезнетворных бактерий и микрофлору и восстанавливает нормальную микрофлору уха.
Отит у детей — причины, симптомы, диагностика и лечение
Отит у детей – воспалительное поражение наружного (наружный отит), среднего (средний отит) или внутреннего уха (лабиринтит). Отит у детей сопровождается острой болью и заложенностью в ухе, снижением слуха, истечением гноя, беспокойством ребенка, высокой температурой тела. Диагностика отитов у детей проводится детским отоларингологом на основании отоскопии, бактериологического посева из уха. Лечение отита у детей может включать антибактериальную терапию (местную и общую), физиотерапию, промывание среднего уха, при необходимости – парацентез барабанной перепонки, шунтирование барабанной полости.
Общие сведения
Воспалительные заболевания уха (отиты у детей) – наиболее частая патология в педиатрии и детской отоларингологии. В раннем детском возрасте отит переносят около 80% детей, а 7 годам – 90-95%. Течение и исход отита у детей может быть различным; довольно часто заболевание приобретает рецидивирующее течение, а в тяжелых случаях приводит к опасным отогенным осложнениям (отоантриту, параличу лицевого нерва, экстра- и субдуральным абсцессам, менингиту, энцефалиту, сепсису и др.). В четверти случаев отит, перенесенный ребенком в детском возрасте, служит причиной развития тугоухости у взрослых.
Отит у детей
Причины
Причиной наружного отита у детей является инфицирование волосяных фолликулов хрящевого отдела наружного слухового прохода. К развитию инфекции предрасполагают ссадины и царапины наружного уха, сахарный диабет, гноетечение, сопровождающее средний отит у детей. Возбудителями наружного отита у детей чаще всего служат синегнойная палочка, кишечная палочка, протей, стафилококк; в 20% случаях – грибки.
Средний отит обычно выступает осложнением ОРВИ у детей (аденовирусной инфекции, гриппа), детских инфекций (кори, скарлатины, дифтерии). Нередко средний отит является спутником другой ЛОР-патологии детского возраста: аденоидов и аденоидитов, ринитов, синуситов, ангин, фарингитов, инородных тел уха, атрезии хоан и т. д. Со стороны наружного слухового прохода внедрение инфекции в среднее ухо возможно при травме барабанной перепонки. Средний отит может развиваться даже у новорожденных детей при инфицировании от матери, больной маститом, пиелонефритом, эндометритом и др. При микробиологическом исследовании отделяемого из уха чаще высевается пневмококк, гемофильная палочка, моракселла, гемолитический стрептококк, грибковые возбудители.
Внутренний отит у детей чаще всего возникает как осложнение гнойного воспаления среднего уха или других бактериальных инфекций – гайморита, менингита и пр.
Частому возникновению отитов у детей способствует незрелость естественного иммунитета, недоношенность, гипотрофия, экссудативный диатез, аллергии, бронхолегочная патология, авитаминозы, рахит. Особую роль играют местные анатомические факторы: слуховая труба у детей более короткая и широкая, чем у взрослых, практически не имеет изгибов, расположена горизонтально по отношению к носоглотке.
Особую роль играют местные анатомические факторы: слуховая труба у детей более короткая и широкая, чем у взрослых, практически не имеет изгибов, расположена горизонтально по отношению к носоглотке.
Классификация
В зависимости от уровня воспаления различают наружный отит, средний отит и внутренний отит (лабиринтит) у детей. Нередко, начавшись в наружном ухе, воспалительный процесс распространяется на более глубокие отделы, т. е. наружный отит переходит в средний, а средний – во внутренний.
При наружном отите у детей поражается ушная раковина и наружный слуховой проход. Наружный отит у детей может протекать в двух формах – ограниченной (фурункул наружного слухового прохода) и диффузной (воспаление наружного уха на всем протяжении).
Течение среднего отита у детей может быть острым, рецидивирующим и хроническим. По характеру образующегося воспалительного экссудата острый средний отит у детей может быть катаральным или гнойным. Острый средний отит у детей проходит 5 стадий: острого евстахиита, острого катарального воспаления, доперфоративную стадию гнойного воспаления, постперфоративную стадию гнойного воспаления и репаративную стадию.
Острый средний отит у детей проходит 5 стадий: острого евстахиита, острого катарального воспаления, доперфоративную стадию гнойного воспаления, постперфоративную стадию гнойного воспаления и репаративную стадию.
Формами хронического воспаления среднего уха у детей служат экссудативный средний отит, гнойный средний отит и адгезивный средний отит.
Лабиринтит может протекать остро или хронически; в форме серозного, гнойного или некротического воспаления; носить ограниченный или диффузный характер.
Симптомы отита у детей
Фурункул уха и диффузный наружный отит у детей проявляется повышением температуры тела и сильной локальной болью, которая усиливается при разговоре, пережевывании пищи, при надавливании на козелок. При осмотре обнаруживается покраснение слухового прохода, который за счет отека становится щелевидно суженным, регионарный лимфаденит.
Начало острого среднего отита у детей сопровождается резкой болью в ухе, высокой температурой тела (до 38-40 °С), снижением слуха, общей интоксикацией. Грудные дети становятся беспокойными, беспрерывно плачут, качают головой, прижимаются больным ухом к подушке, трут ушко рукой. Часто малыши отказываются от еды, поскольку сосание и глотание усиливают болевые ощущения. Периоды беспокойства у ребенка могут сменяться угнетенным состоянием; у детей младшего возраста часто возникают понос, срыгивания и рвота.
Грудные дети становятся беспокойными, беспрерывно плачут, качают головой, прижимаются больным ухом к подушке, трут ушко рукой. Часто малыши отказываются от еды, поскольку сосание и глотание усиливают болевые ощущения. Периоды беспокойства у ребенка могут сменяться угнетенным состоянием; у детей младшего возраста часто возникают понос, срыгивания и рвота.
После перфорации барабанной перепонки уменьшается боль, спадает температура, снижается интоксикация, но понижение слуха сохраняется. На данной стадии среднего отита у детей появляются гнойные выделения из уха (оторея). Вслед за прекращением экссудации все симптомы острого среднего отита у детей исчезают, происходит рубцевание перфорации и восстановление слуха. Острый средний отит у детей длится около 2-3-х недель. В детском возрасте нередко встречаются бурно протекающие и латентные средние отиты.
Рецидивирующие средние отиты у детей повторяются несколько раз в течение одного года после полного клинического выздоровления. Чаще всего новый эпизод заболевания возникает на фоне рецидивирующей пневмонии, вирусной инфекции, расстройств пищеварения, снижение иммунитета. Течение рецидивирующего отита у детей более легкое; сопровождается легкой болью, ощущением заложенности в ухе, слизистыми или слизисто-гнойными выделениями из уха.
Чаще всего новый эпизод заболевания возникает на фоне рецидивирующей пневмонии, вирусной инфекции, расстройств пищеварения, снижение иммунитета. Течение рецидивирующего отита у детей более легкое; сопровождается легкой болью, ощущением заложенности в ухе, слизистыми или слизисто-гнойными выделениями из уха.
Экссудативный средний и адгезивный отит у детей протекают со слабовыраженной симптоматикой: шумом в ухе и прогрессирующим снижением слуха.
Хронический гнойный средний отит у детей характеризуется наличием стойкой перфорации барабанной перепонки, периодическим или постоянным гноетечением и прогрессирующей тугоухостью. При обострении отита у ребенка происходит повышение температуры, появление признаков интоксикации, усиление выделений из уха и болевых ощущений. Заболевание встречается у половины взрослых, часто болевших отитом в детстве.
Осложнения
Осложнения отита у детей развиваются при поздно начатом или неправильном лечении, либо в случае крайне тяжелого течения инфекции. При этом наиболее часто развивается воспаление внутреннего уха (лабиринтит), который сопровождается головокружением, шумом в ушах, снижением или полной потерей слуха, нарушением равновесия, тошнотой и рвотой, нистагмом.
При этом наиболее часто развивается воспаление внутреннего уха (лабиринтит), который сопровождается головокружением, шумом в ушах, снижением или полной потерей слуха, нарушением равновесия, тошнотой и рвотой, нистагмом.
К числу осложнений среднего отита у детей относятся поражения височной кости (зигоматицит, мастоидит), паралич лицевого нерва. При распространении инфекции вглубь черепа возможно возникновение внутричерепных осложнений — менингита, энцефалита, абсцессов мозга, сепсиса.
На фоне хронического течения среднего отита уже через несколько лет у детей может развиться стойкая тугоухость, связанная с рубцовыми процессами в барабанной перепонке и звуковоспринимающем аппарате. Это в свою очередь неблагоприятно влияет на формировании речи и интеллектуальное развитие ребенка.
Диагностика
Дети с начальными проявлениями отита часто попадают на прием к педиатру, поэтому крайне важно своевременно выявить ушную инфекцию и перенаправить ребенка на консультацию к детскому отоларингологу. Поскольку отиту часто сопутствует другая ЛОР-патология, дети нуждаются в полном отоларингологическом обследовании. В ряду инструментальных методов диагностики главное место принадлежит отоскопии, которая позволяет осмотреть барабанную перепонку, увидеть ее утолщение, инъекцию, гиперемию, выпячивание либо перфорацию и гноетечение. При перфоративном среднем отите у детей берется экссудат для бактериологического исследования.
Поскольку отиту часто сопутствует другая ЛОР-патология, дети нуждаются в полном отоларингологическом обследовании. В ряду инструментальных методов диагностики главное место принадлежит отоскопии, которая позволяет осмотреть барабанную перепонку, увидеть ее утолщение, инъекцию, гиперемию, выпячивание либо перфорацию и гноетечение. При перфоративном среднем отите у детей берется экссудат для бактериологического исследования.
При рентгенографии височных костей может обнаруживаться снижение пневматизации полостей среднего уха. В диагностически неясных случаях проводится КТ височных костей. В случае рецидивирующего или хронического отита у детей важное значение приобретает исследование слуховой функции с помощью аудиометрии или акустической импедансометрии, определение проходимости слуховой трубы. При подозрении на развитие внутричерепных осложнений дети с отитом должны быть осмотрены детским неврологом.
Лечение отита у детей
При наружном отите у детей, как правило, ограничиваются консервативным лечением: тщательным туалетом уха, введением турунд со спиртовыми растворами, локальным инфракрасным облучением. Если в течение 2-3 дней воспаление не стихает, прибегают к вскрытию фурункула слухового прохода.
Если в течение 2-3 дней воспаление не стихает, прибегают к вскрытию фурункула слухового прохода.
При среднем отите детям назначаются осмотически активные (феназон+лидокаин) и антибактериальные (содержащие рифампицин, норфлоксацин, ципрофлоксацин) ушные капли. Для уменьшения воспаления и снятия болевого синдрома используются анальгетики и НПВС. С целью купирования аллергического компонента показаны антигистаминные препараты. При затруднении носового дыхания необходимо проведение анемизации полости носа, закапывание сосудосуживающих капель в нос. Системная антимикробная терапия при отитах у детей чаще всего проводится пенициллинами, фторхинолонами, цефалоспоринами, макролидами.
При неперфоративном гнойном отите у детей возникает необходимость проведения парацентеза барабанной перепонки для обеспечения оттока гнойного секрета из барабанной полости наружу. Ведение отита у детей в постперфоративной стадии предполагает очищение наружного слухового прохода от гноя турундами, промывание среднего уха лекарственными препаратами.
После стихания острых явлений с целью улучшения функции слуховой трубы проводится продувание ушей по Политцеру, пневмомассаж барабанной перепонки. В комплекс лечебных мероприятий включают различные физиопроцедуры: УВЧ, УФО, СВЧ-терапию, лазеротерапию, электрофорез, ультрафонофорез.
При экссудативном отите у детей для удаления секрета может потребоваться проведение тимпанопункции, миринготомии, шунтирования барабанной полости, ревизионной тимпанотомии. Если консервативное лечение адгезивного среднего отита у детей оказывается неэффективным, а тугоухость прогрессирует, возможно выполнение тимпанопластики с протезированием разрушенной слуховой косточки.
Прогноз и профилактика
При типичном течении острого наружного и среднего отита у детей, а также своевременной комплексной терапии наступает выздоровление с полным восстановлением слуховой функции. При сохранении предрасполагающих причин возможно рецидивирующее и хроническое течение отита у детей с тяжелыми последствиями.
Профилактика отита у детей требует повышения общей резистентности организма, исключения травматизации наружного слухового прохода и барабанной перепонки посторонними предметами (ватными палочками, спичками, шпильками и пр.), обучение ребенка правильному сморканию. При выявлении у ребенка сопутствующих заболеваний ЛОР-органов необходимо их лечение, в т. ч. плановое хирургическое вмешательство (аденотомия, тонзиллэктомия, полипотомия носа и т. д.).
Не следует заниматься самолечением отита у детей; при жалобах, указывающих на воспаление в ухе, ребенок незамедлительно должен быть проконсультирован детским специалистом.
Как лечить отит — Лайфхакер
Что делать, если сильно болит ухо, но вы не уверены в диагнозе
Эти варианты временно облегчат боль при любом из отитов и вообще любом поражении уха.
1. Приложите к уху холодный компресс
Это может быть полотенце, смоченное в холодной воде, или обёрнутый салфеткой пакет со льдом или замороженными овощами. Как правило, чтобы боль перестала быть острой, достаточно подержать компресс около 20 минут .
Как правило, чтобы боль перестала быть острой, достаточно подержать компресс около 20 минут .
Ни в коем случае не прогревайте ухо!
Отит может быть связан с гнойным воспалением, которое при повышении температуры только усилится. Прогревания иногда могут помочь, но их делаю только после консультации с медиком.
2. Выпейте болеутоляющее
Боль при отите бывает невыносимой, так что медикаментозный способ облегчить состояние более чем оправдан. Подойдут препараты на основе ибупрофена или парацетамола.
3. Активно подвигайте челюстями так, будто что-то пережёвываете
Жевание может уменьшить боль, если она вызвана излишним давлением в среднем ухе — нередким спутником одного из распространённых видов отита.
Полегчало? Теперь без лишнего напряжения разберёмся, как лечить отит и почему при боли в ухе необходимо как можно быстрее попасть к врачу.
Что такое отит
Отитами называют любые воспалительные процессы в ухе.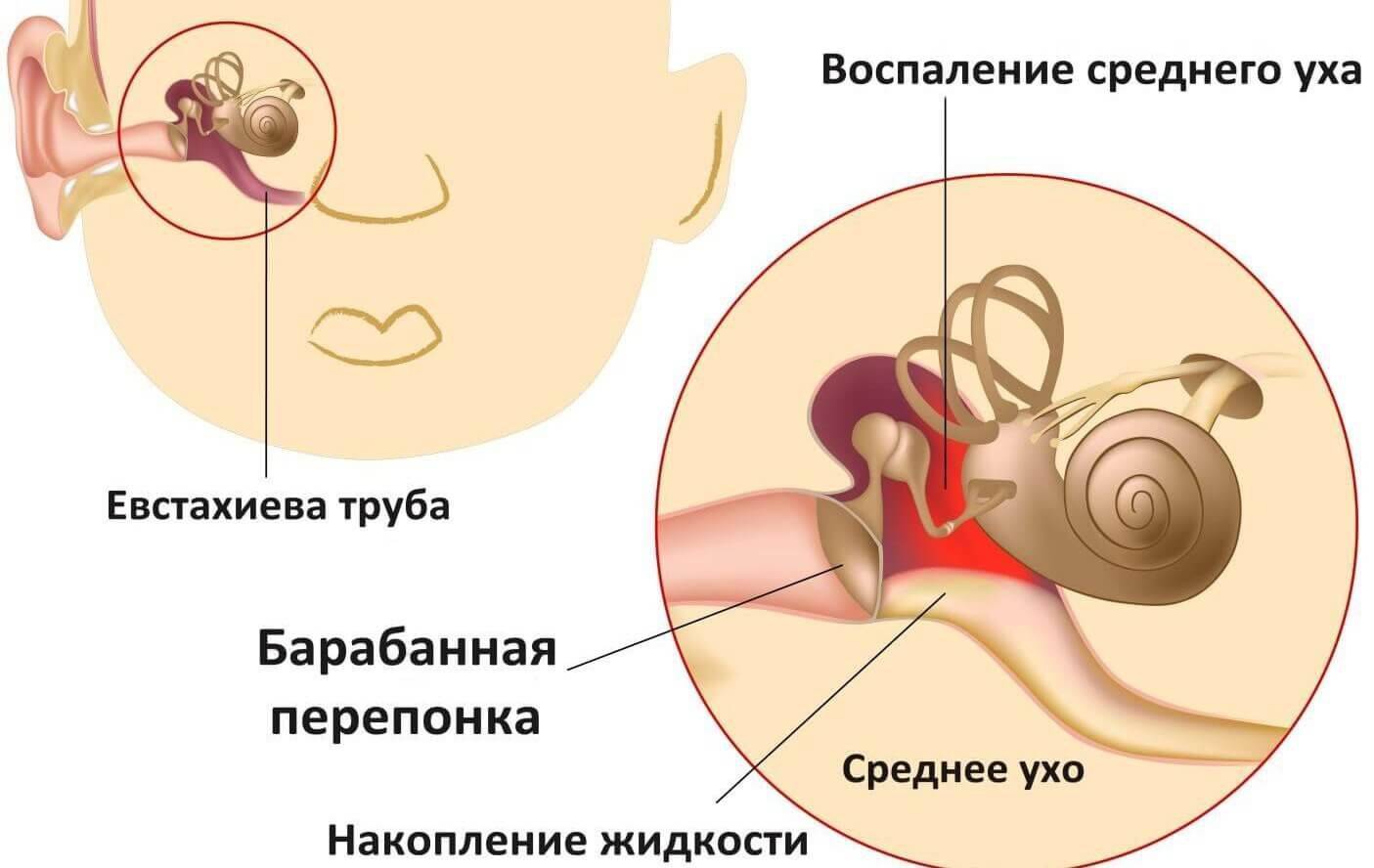 Наши органы слуха — сложная структура, состоящая из трёх частей: наружного, среднего и внутреннего уха.
Наши органы слуха — сложная структура, состоящая из трёх частей: наружного, среднего и внутреннего уха.
В зависимости от того, в какой из частей началось воспаление, различают:
- Наружный отит. Он затрагивает наружный слуховой проход и чаще всего связан с попаданием под кожу инфекции. Такое бывает, если вы привыкли ковырять в ухе пальцем либо слишком активно пользоваться ватными палочками.
- Средний отит. Это воспалительное поражение среднего уха, включая барабанную перепонку. Когда говорят об отите, чаще всего имеют в виду именно эту его разновидность. Наиболее распространённая причина среднего отита — лор-заболевания (ОРЗ, ангина, грипп, гайморит, ринит и так далее). Дело в том, что среднее ухо связано с носоглоткой так называемой евстахиевой трубой — полостью, которая служит для выравнивания давления воздуха перед и за барабанной перепонкой. По этой же трубе в среднее ухо достаточно охотно мигрируют инфекции.
- Внутренний отит (лабиринтит ).
 Наиболее опасный, но, к счастью, довольно редкий вид отитов. Как правило, появляется в том случае, если по каким-то причинам не удалось остановить развитие среднего отита и инфекция попала во внутреннее ухо. Распознать его можно по возникающему сильному головокружению (оно появляется из-за того, что инфекция поражает вестибулярный аппарат, также расположенный во внутреннем ухе).
Наиболее опасный, но, к счастью, довольно редкий вид отитов. Как правило, появляется в том случае, если по каким-то причинам не удалось остановить развитие среднего отита и инфекция попала во внутреннее ухо. Распознать его можно по возникающему сильному головокружению (оно появляется из-за того, что инфекция поражает вестибулярный аппарат, также расположенный во внутреннем ухе).
Чем опасен отит
Все виды отитов довольно болезненны и могут перетекать друг в друга, ухудшая состояние. Однако существуют и куда более неприятные последствия:
- Разрыв барабанной перепонки. В ответ на инфекцию в ухе начинает вырабатываться гной (такую ситуацию называют гнойным отитом). Когда его становится слишком много, он может прорвать тонкую барабанную перепонку. Это чревато временной потерей слуха и необходимостью длительного лечения.
- Повреждения слухового нерва. Если инфекция проникнет во внутреннее ухо и затронет нерв, слуха можно лишиться насовсем.
- Менингит.
 Некоторые бактерии (например, пневмококки и гемофильные палочки), вызывающие отит, также способны вызвать воспаление мозговых оболочек.
Некоторые бактерии (например, пневмококки и гемофильные палочки), вызывающие отит, также способны вызвать воспаление мозговых оболочек.
Когда идти к врачу
К сожалению, без помощи врача распознать отит трудно. У этого заболевания нет специфических симптомов. Чаще всего оно проявляет себя резкой стреляющей болью в ухе и повышенной температурой. Но эти признаки совпадают с симптомами других болезней, вызывающих дискомфорт в ухе. Для правильного лечения необходимо поставить диагноз, а это может сделать только квалифицированный медик.
И даже если вам кажется, будто вы знаете причины дискомфорта и они не страшны (например, попавшая в ухо вода), стоит всё же навестить как минимум терапевта. И обязательно обращайтесь к врачу, если:
- Боль в ухе сопровождается повышением температуры — это признак развития воспалительного процесса.
- У вас появляются дополнительные симптомы: головокружение, головная боль, отёк вокруг уха, слабость мышц лица.

- Сильная боль внезапно прекращается — это может быть связано с разрывом барабанной перепонки.
- Симптомы (боль, лихорадка) ухудшаются или не улучшаются в течение 24–48 часов.
Как лечить отит
После постановки диагноза медик выяснит, что именно стало причиной отита — вирусы или бактерии. Во втором случае вам будут назначены антибиотики. В первом — нет, они бесполезны .
Вот что вам понадобится сделать, если у вас диагностирован отит и установлены его причины.
1. Пройдите курс антибиотиков до конца, если он вам назначен
Это единственный эффективный способ победить бактериальную инфекцию. Ни в коем случае не прерывайте курс, даже если вам кажется, будто вы уже совершенно здоровы. Если вы перестанете принимать антибиотики, инфекция может вернуться, при этом став «непробиваемой» для лекарств. Так что придётся подбирать новый препарат и начинать курс сначала.
2. Используйте сосудосуживающие капли в нос
Эти препараты снимут отёк в носоглотке и евстахиевой трубе. И скопившаяся в ухе жидкость (в том числе гной) сможет самостоятельно выйти наружу.
И скопившаяся в ухе жидкость (в том числе гной) сможет самостоятельно выйти наружу.
3. Не назначайте себе ушные капли до визита к врачу
Самодеятельность до визита к врачу запрещена. Если вдруг ваши болевые ощущения связаны с разрывом барабанной перепонки, лекарство может попасть в среднее и внутреннее ухо и вызвать поражение слухового нерва.
Если же медик назначит вам капли, чётко следуйте его рекомендациям.
4. Сделайте промывание уха
Антисептический раствор, которым промывают ушную полость, приостанавливает воспаление и избавляет ухо от гноя и других жидкостей. Но крайне важно помнить: такую процедуру назначает и проводит исключительно лор.
5. Прикладывайте к уху тёплый компресс
Например, грелку, замотанную в тонкое полотенце. Прогревание действительно уменьшает дискомфорт. Но оно обязательно должно быть согласовано с врачом! В некоторых случаях тёплый компресс может ускорить развитие воспалительного процесса. Убедитесь, что вы не рискуете.
6. Полощите горло подсоленной водой
Разведите ¹⁄₂ чайной ложки соли в стакане тёплой воды. Такое полоскание успокаивает раздражённое горло и помогает снять отёк в евстахиевой трубе. Давление снаружи и внутри барабанной перепонки выравняется, а это уменьшит болевые ощущения.
7. Принимайте обезболивающие
Наиболее эффективны средства на основе парацетамола и ибупрофена.
8. Если нужно, сделайте дренаж
Если жидкости или гноя в ухе слишком много или отиты повторяются, лор может предложить вам дренаж. В барабанной перепонке сделают крошечное отверстие, которое не позволит скапливаться в среднем ухе жидкостям (включая гной) и обеспечит среднему уху необходимую вентиляцию.
Дренаж проводится под общим наркозом и занимает 10–15 минут. А проделанное отверстие исчезает через 6–18 месяцев после процедуры. Часто разового дренажа достаточно, чтобы забыть об отитах вообще. Но если болезнь возвращается после того, как отверстие заросло, возможно, процедуру придётся повторить.
9. Дышите свежим воздухом
Постарайтесь раздражать носоглотку и связанную с нею евстахиеву трубу как можно меньше. Никакого курения (в том числе пассивного посещения курилок), запахов краски, жжёных листьев и прочей гадости.
Следите и за влажностью воздуха. Чтобы носоглотка и уши чувствовали себя хорошо, она должна быть 40–60%.
Читайте также
Средний отит
Реферат
Средний отит (OM) или воспаление среднего уха — это спектр заболеваний, в том числе острый средний отит (AOM), средний отит с выпотом (OME; «клеевое ухо») и хронический гнойный средний отит (CSOM). ). ОМ — одно из самых распространенных заболеваний среди детей раннего возраста во всем мире. Хотя ОМ может разрешиться спонтанно без осложнений, она может быть связана с потерей слуха и пожизненными последствиями. В развивающихся странах CSOM является основной причиной потери слуха.ОМ может иметь бактериальное или вирусное происхождение; во время «простуды» вирусы могут подниматься по евстахиевой трубе к среднему уху и открывать путь для бактериальных отопатогенов, находящихся в носоглотке. Диагноз зависит от типичных признаков и симптомов, таких как острая боль в ухе и выпуклость барабанной перепонки (барабанной перепонки) для AOM и потеря слуха для OME; Диагностические методы включают (пневматическую) отоскопию, тимпанометрию и аудиометрию. Симптоматическое лечение боли в ушах и лихорадки — основа лечения АОМ, резервирование антибиотиков для детей с тяжелыми, хроническими или рецидивирующими инфекциями.Лечение OME в основном состоит из бдительного ожидания с использованием вентиляционных (тимпаностомических) трубок, в первую очередь для детей с хроническими излияниями и потерей слуха, задержками в развитии или трудностями в обучении. Роль слуховых аппаратов в облегчении симптомов потери слуха при лечении ОМЕ требует дальнейшего изучения. Введение вентиляционных трубок и аденоидэктомия являются обычными операциями при рецидивирующей АОМ для предотвращения рецидивов, но их эффективность все еще обсуждается. Несмотря на сообщения о снижении заболеваемости ОМ за последнее десятилетие, связанное с внедрением клинических руководств, которые способствуют точной диагностике и разумному использованию антибиотиков, а также с конъюгированной пневмококковой вакциной, ОМ по-прежнему является основной причиной медицинских консультаций и назначения антибиотиков.
Диагноз зависит от типичных признаков и симптомов, таких как острая боль в ухе и выпуклость барабанной перепонки (барабанной перепонки) для AOM и потеря слуха для OME; Диагностические методы включают (пневматическую) отоскопию, тимпанометрию и аудиометрию. Симптоматическое лечение боли в ушах и лихорадки — основа лечения АОМ, резервирование антибиотиков для детей с тяжелыми, хроническими или рецидивирующими инфекциями.Лечение OME в основном состоит из бдительного ожидания с использованием вентиляционных (тимпаностомических) трубок, в первую очередь для детей с хроническими излияниями и потерей слуха, задержками в развитии или трудностями в обучении. Роль слуховых аппаратов в облегчении симптомов потери слуха при лечении ОМЕ требует дальнейшего изучения. Введение вентиляционных трубок и аденоидэктомия являются обычными операциями при рецидивирующей АОМ для предотвращения рецидивов, но их эффективность все еще обсуждается. Несмотря на сообщения о снижении заболеваемости ОМ за последнее десятилетие, связанное с внедрением клинических руководств, которые способствуют точной диагностике и разумному использованию антибиотиков, а также с конъюгированной пневмококковой вакциной, ОМ по-прежнему является основной причиной медицинских консультаций и назначения антибиотиков.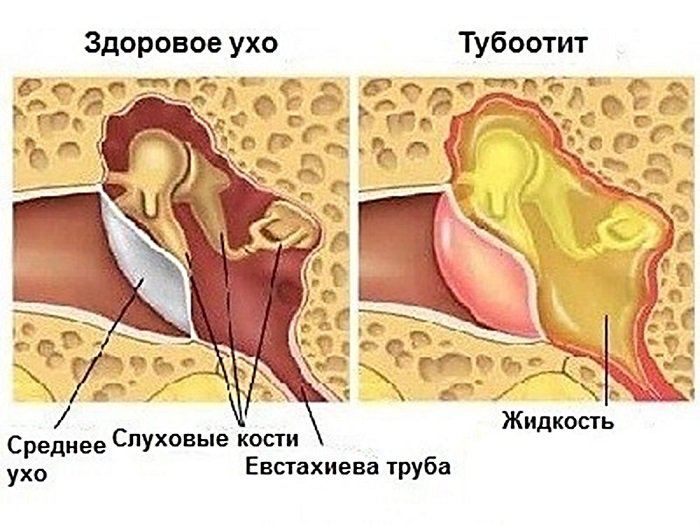 и хирургия в странах с высоким уровнем дохода.
и хирургия в странах с высоким уровнем дохода.
Дополнительная информация
Онлайн-версия этой статьи (doi: 10.1038 / nrdp.2016.63) содержит дополнительные материалы, которые доступны авторизованным пользователям.
Тематические термины: Внутреннее ухо, Инфекция, Вакцины
Введение
Отит (ОМ) или воспаление среднего уха (включая полость среднего уха и косточки;) — это общий термин, обозначающий острую ОМ (АОМ) , ОМ с выпотом (OME; «клеевое ухо») и хроническим гнойным ОМ (CSOM) 1 ().Эти условия тесно связаны и могут частично совпадать. ОМ — одно из самых распространенных заболеваний у детей раннего возраста. В странах с высоким уровнем доходов это также основная причина для медицинских консультаций, назначения антибиотиков и хирургических вмешательств. 2–4 .
Анатомия человеческого уха. Ухо можно разделить на три части: внешнее, среднее и внутреннее ухо. Наружное ухо состоит из ушной раковины (ушной раковины) и слухового прохода. Барабанная перепонка (барабанная перепонка), тонкая конусообразная перепонка, отделяет внешнее ухо от среднего уха.Среднее ухо состоит из полости среднего уха и косточек (молоточка, наковальня и стремени), прикрепленных к барабанной перепонке. Овальное окно соединяет среднее ухо с внутренним ухом, в которое входят полукружные протоки и улитка. Полость среднего уха соединяется с носоглоткой евстахиевой трубой.
Барабанная перепонка (барабанная перепонка), тонкая конусообразная перепонка, отделяет внешнее ухо от среднего уха.Среднее ухо состоит из полости среднего уха и косточек (молоточка, наковальня и стремени), прикрепленных к барабанной перепонке. Овальное окно соединяет среднее ухо с внутренним ухом, в которое входят полукружные протоки и улитка. Полость среднего уха соединяется с носоглоткой евстахиевой трубой.
Слайд PowerPoint
Таблица 1
Определения и терминология среднего отита
| Предпочтительный термин | Определение | Комментарий |
|---|---|---|
| Средний отит (OM) 1 | Воспаление среднего уха без ссылки на этиологию или патогенез | Неспецифический обобщающий термин для любого состояния, связанного с воспалением среднего уха |
| Острое ОМ (AOM) 5 | Быстрое появление признаков и симптомов воспаления в среднем ухе | Диагностируется при умеренном — до сильного вздутия барабанной перепонки; легкое выпячивание барабанной перепонки и недавнее (<48 часов) начало боли в ухе или сильная эритема барабанной перепонки; или острые выделения из уха, не вызванные наружным отитом (воспалением наружного слухового прохода) * |
| Рецидивирующий АОМ 5 | Три или более хорошо задокументированных и отдельных эпизода АОМ в предшествующие 6 месяцев или четыре или более эпизоды в предшествующие 12 месяцев с более чем одним эпизодом за последние 6 месяцев | У детей без стойких МЭЭ прогноз благоприятный, и они часто улучшаются самопроизвольно; у детей с персистирующим МЭЭ прогноз хуже, и им могут быть полезны вентиляционные трубки. следующие: снижение подвижности барабанной перепонки при пневматической отоскопии, снижение подвижности барабанной перепонки при тимпанометрии, непрозрачная барабанная перепонка или видимая граница раздела воздух-жидкость за барабанной перепонкой при отоскопии следующие: снижение подвижности барабанной перепонки при пневматической отоскопии, снижение подвижности барабанной перепонки при тимпанометрии, непрозрачная барабанная перепонка или видимая граница раздела воздух-жидкость за барабанной перепонкой при отоскопии |
| Хронический OME 178 | OME сохраняется в течение ≥3 месяцев с даты начала (если известно) или с даты постановки диагноза (если начало неизвестно) | Хроническое ОМЕ имеет гораздо более низкие показатели спонтанного разрешения, чем впервые возникшее ОМЭ или после эпизода АОМ |
| Хронический гнойный OM (CSOM) 13 | Хроническое воспаление среднего уха и слизистой оболочки сосцевидного отростка с поврежденной барабанной перепонкой (по отверстие или вентиляционная трубка) и стойкие выделения из уха | Нет единого мнения относительно продолжительности выделений из уха, необходимых для диагностики, с рекомендациями от 2 недель до не менее 3 месяцев |
| Выпот в среднем ухе (MEE) 178 | Жидкость в среднем ухе по любой причине | MEE присутствует как с OME, так и с AOM и может сохраняться в течение недель или месяцев после исчезновения признаков и симптомов AOM |
AOM характеризуется наличием жидкости в среднем ухе ( то есть выпот в среднем ухе (MEE)) вместе с признаками и симптомами острой инфекции 5 . У многих детей иногда бывает АОМ, но у подгруппы детей есть повторяющиеся эпизоды АОМ 5 (). Рецидивирующие эпизоды АОМ вызывают частые эпизоды острой ушной боли, лихорадки и общего заболевания, а также вызывают значительные страдания у детей и их родителей. Гнойные (гнойные) осложнения АОМ, включая острый мастоидит, менингит и абсцессы головного мозга, редко, учитывая высокую частоту АОМ, но потенциально опасны. Эти осложнения представляют угрозу для стран с низким уровнем доходов, в частности 6,7 ; примерно 21 000 человек умирают от осложнений ОМ ежегодно 2 .Глобальная распространенность потери слуха, связанной с ОМ, оценивается в 30 (диапазон: 0,7–95) на 10 000 человек 2 . Перфорация барабанной перепонки (барабанной перепонки) может возникать как локальное осложнение АОМ или как осложнение, связанное с лечением с помощью вентиляционных (тимпаностомических) трубок.
У многих детей иногда бывает АОМ, но у подгруппы детей есть повторяющиеся эпизоды АОМ 5 (). Рецидивирующие эпизоды АОМ вызывают частые эпизоды острой ушной боли, лихорадки и общего заболевания, а также вызывают значительные страдания у детей и их родителей. Гнойные (гнойные) осложнения АОМ, включая острый мастоидит, менингит и абсцессы головного мозга, редко, учитывая высокую частоту АОМ, но потенциально опасны. Эти осложнения представляют угрозу для стран с низким уровнем доходов, в частности 6,7 ; примерно 21 000 человек умирают от осложнений ОМ ежегодно 2 .Глобальная распространенность потери слуха, связанной с ОМ, оценивается в 30 (диапазон: 0,7–95) на 10 000 человек 2 . Перфорация барабанной перепонки (барабанной перепонки) может возникать как локальное осложнение АОМ или как осложнение, связанное с лечением с помощью вентиляционных (тимпаностомических) трубок.
OME характеризуется наличием MEE за интактной барабанной перепонкой; но, в отличие от АОМ, ОМЕ не ассоциируется с признаками и симптомами острой инфекции 8 . Основным симптомом ОМЕ является кондуктивная потеря слуха, вызванная нарушением передачи звуковых волн в среднем ухе из-за присутствия МЭЭ. Когда эта потеря слуха сохраняется или часто повторяется, она может отрицательно сказаться на языке, поведении и успеваемости в школе 9 . ОМЕ очень распространено: 80% детей перенесли один или несколько эпизодов ОМЕ к 10 годам. OME может возникать как впервые возникшее OME после вирусной инфекции 10 или после AOM, когда воспалительный процесс стихает и MEE сохраняется.Фактически, после эпизода AOM у всех детей в течение некоторого времени есть OME 11,12 . OME сам по себе является фактором риска АОМ, демонстрируя взаимосвязь этих состояний.
Основным симптомом ОМЕ является кондуктивная потеря слуха, вызванная нарушением передачи звуковых волн в среднем ухе из-за присутствия МЭЭ. Когда эта потеря слуха сохраняется или часто повторяется, она может отрицательно сказаться на языке, поведении и успеваемости в школе 9 . ОМЕ очень распространено: 80% детей перенесли один или несколько эпизодов ОМЕ к 10 годам. OME может возникать как впервые возникшее OME после вирусной инфекции 10 или после AOM, когда воспалительный процесс стихает и MEE сохраняется.Фактически, после эпизода AOM у всех детей в течение некоторого времени есть OME 11,12 . OME сам по себе является фактором риска АОМ, демонстрируя взаимосвязь этих состояний.
CSOM определяется как хроническое воспаление среднего уха и сосцевидного отростка; стойкие или повторяющиеся выделения из уха через перфорацию барабанной перепонки или вентиляционную трубку — наиболее заметный симптом 13 . CSOM вызывает кондуктивную потерю слуха и может повредить косточки среднего уха. Это также увеличивает риск необратимой нейросенсорной тугоухости (потеря слуха из-за повреждения внутреннего уха) и внутричерепных осложнений. 13 . Распространенность этого состояния широко варьируется в зависимости от страны, но наиболее часто оно встречается в странах с низким и средним доходом 2 .
Это также увеличивает риск необратимой нейросенсорной тугоухости (потеря слуха из-за повреждения внутреннего уха) и внутричерепных осложнений. 13 . Распространенность этого состояния широко варьируется в зависимости от страны, но наиболее часто оно встречается в странах с низким и средним доходом 2 .
С момента публикации знакового обзора по ОМ более десяти лет назад 14 во всем мире произошли важные изменения, в частности, в отношении профилактики ОМ с помощью пневмококковой конъюгированной вакцинации и лечения ОМ в соответствии с новыми руководящими принципами, ориентированными на точную диагностика и разумное применение антибиотиков.Эти события изменили эпидемиологию и клиническую картину ОМ во всем мире. В этом учебнике мы даем современный обзор эпидемиологии ОМ, лежащей в основе патофизиологии, диагностики, воздействия на детей и их семьи, а также вариантов профилактики и лечения. Мы также обсуждаем перспективные направления будущих исследований ОМ, которые могут помочь клиницистам и лицам, осуществляющим уход, оптимизировать здоровье и благополучие маленьких детей с ОМ.
Эпидемиология
Заболеваемость и распространенность
Недавний систематический обзор глобального бремени ОМ оценил средний уровень заболеваемости ООМ на уровне 10.8 новых серий на 100 человек в год 2 . Этот показатель колеблется от среднего 3,6 для Центральной Европы до среднего 43,4 для Западной Африки к югу от Сахары и Центральной Африки, отражая, что бремя АОМ зависит от экономического статуса (). Общее годовое количество новых эпизодов АОМ оценивается в 709 миллионов, из которых 51% приходится на детей младше 5 лет. Глобальные показатели заболеваемости АОМ наиболее высоки у детей в возрасте 1–4 лет (61 новый эпизод на 100 детей в год), причем пик заболеваемости приходится на первый год жизни (45.3 новых серии на 100 детей в год) 2 900 18.
Глобальная заболеваемость острым средним отитом и хроническим гнойным средним отитом. a | Заболеваемость острым средним отитом. Оценки уровня заболеваемости (на 100 человек) в 2005 г. на основе данных 39 работ, проведенных в шести регионах ВОЗ. b | Заболеваемость хроническим гнойным средним отитом (ХСОМ). Оценки уровня заболеваемости (на 1000 человек) в 2005 г. на основе данных из 65 статей по всему миру. Воспроизведено из исх.2.
на основе данных 39 работ, проведенных в шести регионах ВОЗ. b | Заболеваемость хроническим гнойным средним отитом (ХСОМ). Оценки уровня заболеваемости (на 1000 человек) в 2005 г. на основе данных из 65 статей по всему миру. Воспроизведено из исх.2.
Слайд PowerPoint
Поскольку ОМЕ протекает бессимптомно и может остаться незамеченным, его частоту и распространенность сложно точно установить. Наиболее надежные данные об эпидемиологии ОМЕ получены из крупных когортных исследований детей из развивающихся стран, которые в основном проводились в 1980-х и 1990-х годах 15–19 , показывая точечную распространенность ОМЕ на скрининговых тестах до 20% 20 . Пик заболеваемости ОМЕ приходится на возраст около 1 года; к 3 годам почти все дети испытали хотя бы один эпизод OME 18,21 .
Для CSOM средний глобальный уровень заболеваемости оценивается в 4,8 новых эпизода на 1000 человек (всех возрастов) в год 2 (). Общее годовое количество новых эпизодов CSOM оценивается в 31 миллион, из которых 22% возникают у детей в возрасте до 5 лет. Уровень заболеваемости CSOM в мире наиболее высок в первый год жизни (15,4 новых случая на 1000 детей в год) 2 .
Общее годовое количество новых эпизодов CSOM оценивается в 31 миллион, из которых 22% возникают у детей в возрасте до 5 лет. Уровень заболеваемости CSOM в мире наиболее высок в первый год жизни (15,4 новых случая на 1000 детей в год) 2 .
Недавние исследования, проведенные в Канаде 22,23 , США 24–26 , Нидерландах 27 и Великобритании 28 , свидетельствуют о снижении заболеваемости ОМ с середины 1990-х годов.Это снижение объясняется введением клинических руководств, рекомендующих более строгие диагностические критерии и разумное использование антибиотиков при ОМ, а также введением конъюгированной пневмококковой вакцины. Напротив, исследования в развивающихся странах и коренном населении продолжают демонстрировать тяжелое бремя ОМ, особенно CSOM и его осложнения 2,29–31 .
Социальные факторы и факторы риска окружающей среды
Риск ОВ в значительной степени зависит от множества факторов организма и окружающей среды (). Факторы хозяина, которые увеличивают риск ОМ, включают: молодой возраст 32 , мужской пол 33 , расовую и этническую принадлежность 33 , генетические факторы и семейный анамнез ОМ 34 , черепно-лицевую аномалию, такую как волчья пасть 35 , атопия 34 , иммунодефицит 36 , инфекции верхних дыхательных путей (URTIs) и аденоидная гипертрофия 34,37 и ларингофарингеальный рефлюкс 38 . Факторы окружающей среды, повышающие риск ОВ, включают: низкий социально-экономический статус, воздействие табачного дыма 34 , наличие старших братьев и сестер 39 , посещение дневного стационара 32,39,40 и использование соски-пустышки 41,42 .Кормление грудью защищает от OM 43 . В развивающихся странах недоедание, загрязненная вода, плохая гигиена, перенаселенность, инфицирование вирусом иммунодефицита человека, туберкулез, малярия и плохой доступ к здравоохранению увеличивают риск хронического заболевания и осложнений OM 2,44,45 .
Факторы хозяина, которые увеличивают риск ОМ, включают: молодой возраст 32 , мужской пол 33 , расовую и этническую принадлежность 33 , генетические факторы и семейный анамнез ОМ 34 , черепно-лицевую аномалию, такую как волчья пасть 35 , атопия 34 , иммунодефицит 36 , инфекции верхних дыхательных путей (URTIs) и аденоидная гипертрофия 34,37 и ларингофарингеальный рефлюкс 38 . Факторы окружающей среды, повышающие риск ОВ, включают: низкий социально-экономический статус, воздействие табачного дыма 34 , наличие старших братьев и сестер 39 , посещение дневного стационара 32,39,40 и использование соски-пустышки 41,42 .Кормление грудью защищает от OM 43 . В развивающихся странах недоедание, загрязненная вода, плохая гигиена, перенаселенность, инфицирование вирусом иммунодефицита человека, туберкулез, малярия и плохой доступ к здравоохранению увеличивают риск хронического заболевания и осложнений OM 2,44,45 .
Средний отит — многофакторное заболевание. Конкретные факторы хозяина и окружающей среды подвергают детей риску среднего отита с помощью различных механизмов, как показано на этой диаграмме.Таким образом, снижение бремени среднего отита потребует внимания более чем к одному фактору риска. Учитывая сложные причинно-следственные связи среднего отита, вмешательствам в области общественного здравоохранения может потребоваться разная приоритетность для различных групп риска и географических регионов. ИВДП, инфекции верхних дыхательных путей. Данные из работ 241–243.
Слайд PowerPoint
Механизмы / патофизиология
Несмотря на высокое бремя болезней, ОМ в развитых странах обычно протекает без осложнений и самоограничивается, и редко приводит к постоянным проблемам со слухом или задержке развития 6 .Однако в группах высокого риска как в развивающихся, так и в развитых странах значительная потеря слуха с пожизненными последствиями действительно встречается чаще. В этих популяциях прогрессирование заболевания представляет собой сложный совокупный континуум воздействия многочисленных социальных, экологических и генетических факторов риска. Патогенез ОМ начинается с ранней и плотной бактериальной колонизации носоглотки, раннего развития АОМ, установления острого воспалительного цикла в среднем ухе в результате продолжающегося воздействия инфекционных агентов, в том числе персистенции бактерий в среднем ухе за счет образования биопленок, вирусные инфекции и, наконец, тяжелые хронические заболевания ушей ().
В этих популяциях прогрессирование заболевания представляет собой сложный совокупный континуум воздействия многочисленных социальных, экологических и генетических факторов риска. Патогенез ОМ начинается с ранней и плотной бактериальной колонизации носоглотки, раннего развития АОМ, установления острого воспалительного цикла в среднем ухе в результате продолжающегося воздействия инфекционных агентов, в том числе персистенции бактерий в среднем ухе за счет образования биопленок, вирусные инфекции и, наконец, тяжелые хронические заболевания ушей ().
Анатомия евстахиевой трубы
Анатомическая и функционирующая евстахиева труба не только способствует защите среднего уха от притока бактериальных отопатогенов и респираторных вирусов, но также важна для оттока секрета из полости среднего уха и для выравнивания давления 46 . Действительно, анатомия незрелой евстахиевой трубы у младенцев играет центральную роль в восприимчивости к инфекциям среднего уха (). Эпителий евстахиевой трубы является передовой защитой от проникновения и колонизации отопатогенов из носоглотки. Эпителий евстахиевой трубы преимущественно состоит из реснитчатых респираторных эпителиальных клеток, которые продуцируют антимикробные белки (например, лизоцим), с вкраплениями бокаловидных клеток, которые продуцируют как слизистую, так и серозную слизь. Направление мукоцилиарного потока от среднего уха через евстахиеву трубу к носоглотке в сочетании с эпителиальной секрецией антимикробных белков защищает среднее ухо от бактериальной колонизации.
Эпителий евстахиевой трубы преимущественно состоит из реснитчатых респираторных эпителиальных клеток, которые продуцируют антимикробные белки (например, лизоцим), с вкраплениями бокаловидных клеток, которые продуцируют как слизистую, так и серозную слизь. Направление мукоцилиарного потока от среднего уха через евстахиеву трубу к носоглотке в сочетании с эпителиальной секрецией антимикробных белков защищает среднее ухо от бактериальной колонизации.
Анатомически евстахиева труба короче, шире и горизонтальнее у младенцев и детей младшего возраста (до 1 года), чем у взрослых, что способствует передаче отопатогенов через среднее ухо и увеличивает риск OM 47 .Частое размещение младенцев в положении лежа на спине также может повысить риск инфицирования. По мере роста детей основание черепа расширяется вниз, постепенно увеличивая угол евстахиевой трубы примерно с 10 ° при рождении до 45 ° у взрослых; при этом длина евстахиевой трубы увеличивается с 13 мм до 35 мм 48 . Эти анатомические изменения, а также функциональное созревание иммунной системы могут способствовать снижению риска ОМ с возрастом, даже у детей с высоким риском ОМ.
Эти анатомические изменения, а также функциональное созревание иммунной системы могут способствовать снижению риска ОМ с возрастом, даже у детей с высоким риском ОМ.
Бактериальная колонизация и биопленки
Ранняя колонизация носоглотки бактериальными отопатогенами значительно увеличивает риск последующих эпизодов OM 49,50 . Streptococcus pneumoniae (или пневмококк), нетипируемый Haemophilus influenzae и Moraxella catarrhalis — три доминирующих бактериальных отопатогена, о которых сообщается во всем мире, но на доминирование отдельных видов и штаммов влияет географическое положение и использование пневмококковых конъюгатов 51,52 .Например, дети коренных австралийцев в возрасте 1–3 месяцев с большей вероятностью будут иметь два или более отопатогенов, выделенных из носоглотки, чем дети некоренных австралийцев. У детей коренных австралийцев раннее носительство H.influenzae , не поддающегося типу, увеличивает риск ОМ, тогда как у детей некоренного населения Австралии раннее носительство M. catarrhalis было связано с повышенным риском ОМ. Это различие между детьми коренных и некоренных австралийцев, скорее всего, является результатом различных факторов риска окружающей среды 53 .Лишь в нескольких исследованиях изучалась корреляция плотности бактерий или нагрузки в носоглотке с ОМ, и они были сосредоточены на детях, которые относятся к группе особого риска развития ОМ 54,55 . Тем не менее, эти исследования показывают, что плотность бактерий в носоглотке связана с повышенным риском ОМ.
catarrhalis было связано с повышенным риском ОМ. Это различие между детьми коренных и некоренных австралийцев, скорее всего, является результатом различных факторов риска окружающей среды 53 .Лишь в нескольких исследованиях изучалась корреляция плотности бактерий или нагрузки в носоглотке с ОМ, и они были сосредоточены на детях, которые относятся к группе особого риска развития ОМ 54,55 . Тем не менее, эти исследования показывают, что плотность бактерий в носоглотке связана с повышенным риском ОМ.
Бактериальные биопленки (то есть колонизация бактерий, встроенных во внеклеточный матрикс и прикрепленных к поверхности), которые, как известно, защищают бактерии от лечения антибиотиками 56,57 и иммунного ответа хозяина, были продемонстрированы в среднем ухе. пациентов с CSOM 58,59 , стойких OME 58,60 и пациентов с OM, у которых лечение антибиотиками было неэффективным 60 .Сообщалось о наличии биопленок в MEE 60 , прикрепленных к слизистой оболочке среднего уха 61 . У животных иммунизация против нетипируемого H. influenzae привела к более быстрому разрешению установленной инфекции биопленки 62 , что позволяет предположить, что вакцинация может вызывать иммунные ответы, которые эффективны против патогенов, находящихся в биопленках в среднем ухе.
У животных иммунизация против нетипируемого H. influenzae привела к более быстрому разрешению установленной инфекции биопленки 62 , что позволяет предположить, что вакцинация может вызывать иммунные ответы, которые эффективны против патогенов, находящихся в биопленках в среднем ухе.
Вирусная инфекция
АОМ всегда предшествует вирусная инфекция эпителия носоглотки и евстахиевой трубы: «простуда» или вирусные ИВДП 63 ().Бактериальные патогены, колонизированные в носоглотке, не причиняют никакого вреда, пока вирус не инициирует воспалительный процесс в носоглотке. Разнообразные вирусы, вызывающие симптомы ИВДП, могут вызывать развитие АОМ. К ним относятся следующие вирусы в порядке важности: респираторно-синцитиальный вирус (RSV), риновирус, аденовирус, коронавирус, бокавирус, вирус гриппа, вирус парагриппа, энтеровирус и метапневмовирус человека 10,63 . Вирусная инфекция вызывает изменения в слизистой оболочке носоглотки, изменяя иммунную функцию хозяина 64 , индуцируя активность цитокинов и медиаторов воспаления 65 и увеличивая бактериальную колонизацию и адгезию за счет активации поверхностных антигенов клетки-хозяина, которые служат в качестве участков рецепторов бактерий 66,67 . Вирусная инфекция также изменяет свойства слизи и снижает нормальный мукоцилиарный клиренс клетками слизистой оболочки евстахиевой трубы и носоглотки. Это вызывает дисфункцию маточных труб 66,68 , приводящую к отрицательному давлению в среднем ухе, которое более серьезно проявляется у детей в возрасте до 24 месяцев, чем у детей в возрасте 25–47 месяцев 69,70 . Отрицательное давление в среднем ухе способствует притоку бактерий и / или вирусов в среднее ухо 69 . Риск развития АОМ после ИВДП зависит от колонизированных бактериальных отопатогенов; риск самый низкий при отсутствии колонизированных бактерий и самый высокий при колонизации всеми тремя патогенными бактериями 71 .
Вирусная инфекция также изменяет свойства слизи и снижает нормальный мукоцилиарный клиренс клетками слизистой оболочки евстахиевой трубы и носоглотки. Это вызывает дисфункцию маточных труб 66,68 , приводящую к отрицательному давлению в среднем ухе, которое более серьезно проявляется у детей в возрасте до 24 месяцев, чем у детей в возрасте 25–47 месяцев 69,70 . Отрицательное давление в среднем ухе способствует притоку бактерий и / или вирусов в среднее ухо 69 . Риск развития АОМ после ИВДП зависит от колонизированных бактериальных отопатогенов; риск самый низкий при отсутствии колонизированных бактерий и самый высокий при колонизации всеми тремя патогенными бактериями 71 .
У ребенка может быть уже существующая бактериальная колонизация носоглотки, которая не вызывает симптомов. Когда ребенок заболевает простудой, вирусная инфекция вызывает воспаление носоглотки и евстахиевой трубы, что приводит к усилению прикрепления и колонизации бактерий и других активирующих механизмов. Далее следует дисфункция евстахиевой трубы, приводящая к отрицательному давлению в среднем ухе, позволяя бактериям и / или вирусам из носоглотки перемещаться в среднее ухо, вызывая инфекцию и / или воспаление.
Далее следует дисфункция евстахиевой трубы, приводящая к отрицательному давлению в среднем ухе, позволяя бактериям и / или вирусам из носоглотки перемещаться в среднее ухо, вызывая инфекцию и / или воспаление.
Слайд PowerPoint
Присутствие живых вирусов в среднем ухе, помимо бактерий, связано с повышенным содержанием медиаторов воспаления и цитокинов, таких как гистамин, лейкотриен B 4 и IL-8, которые, в свою очередь, могут препятствовать проникновению антибиотиков в ухо. среднее ухо 72–75 . Один только вирус может вызывать АОМ как у экспериментальных животных, так и у детей 63 . Примерно 5% МЭЭ, выделенных от детей с АОМ, содержат только вирусы 76 .АОМ после вирусных ИВДП часто возникает только тогда, когда инфекция достаточно серьезна, чтобы вызвать симптомы ИВДП и связанную с ними дисфункцию евстахиевой трубы. Бессимптомная вирусная инфекция не приводит к AOM 77 . Вирусная инфекция приводит не только к AOM, но и к новому началу OME. У детей в возрасте пика заболеваемости ОМ (6–47 месяцев) частота ООМ и ОМ после ИВД составляла 37% и 24% соответственно 10 .
У детей в возрасте пика заболеваемости ОМ (6–47 месяцев) частота ООМ и ОМ после ИВД составляла 37% и 24% соответственно 10 .
Врожденный иммунитет . И бактерии, и вирусы вызывают воспаление среднего уха и MEE 63 .Врожденная иммунная система включает физические барьеры, такие как слизистые оболочки, генерируемые потоками слизи, и врожденные защитные молекулы, такие как лизоцим, дефенсины, факторы комплемента, цитокины и хемокины 47,78 . Эти системы отвечают за инициирование ответных реакций на патогены в носоглотке, евстахиевой трубе и среднем ухе. Активация рецепторов распознавания образов, особенно Toll-подобных рецепторов (TLR), путем вторжения отопатогенов, запускает высвобождение нескольких антимикробных белков и провоспалительных цитокинов 79,80 .Активация этих врожденных механизмов имеет решающее значение для быстрого разрешения OM 81 . Однако эти цитокины и антимикробные белки также могут иметь патофизиологическую роль 80,82 , которая характеризуется стойким воспалением среднего уха, как это наблюдается в CSOM 83 .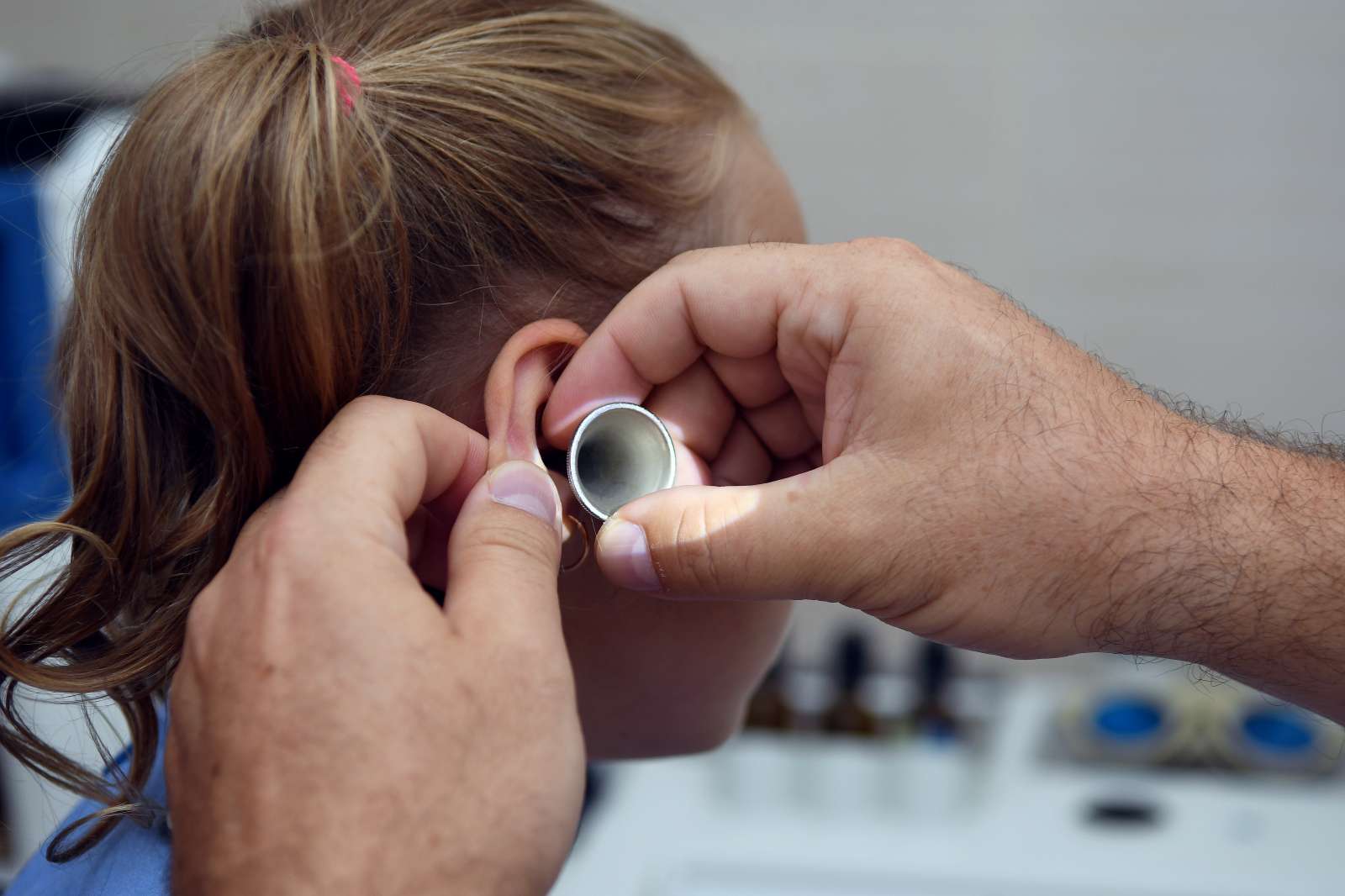 Преобладающие бактериальные патогены CSOM — Pseudomonas aeruginosa и Staphylococcus aureus 83,84 — образуют биопленки с другими отопатогенами и вызывают усиленные врожденные воспалительные реакции, которые могут способствовать хронизации OM и прогрессированию CSOM, несмотря на соответствующее вмешательство. 84 .Доказательства усиленного воспаления включают высокие уровни IL-8 в жидкости среднего уха 85 и повышенные уровни мРНК и белка фактора некроза опухоли (TNF), IL-1β, IL-6 и интерферона-γ (IFNγ) в Слизистая оболочка среднего уха по сравнению с пациентами с хроническим ОМЕ 86 .
Преобладающие бактериальные патогены CSOM — Pseudomonas aeruginosa и Staphylococcus aureus 83,84 — образуют биопленки с другими отопатогенами и вызывают усиленные врожденные воспалительные реакции, которые могут способствовать хронизации OM и прогрессированию CSOM, несмотря на соответствующее вмешательство. 84 .Доказательства усиленного воспаления включают высокие уровни IL-8 в жидкости среднего уха 85 и повышенные уровни мРНК и белка фактора некроза опухоли (TNF), IL-1β, IL-6 и интерферона-γ (IFNγ) в Слизистая оболочка среднего уха по сравнению с пациентами с хроническим ОМЕ 86 .
Адаптивная невосприимчивость . Среднее ухо является эффективным иммунокомпетентным сайтом, который поддерживает, по существу, «стерильную» среду. Адаптивные иммунные ответы отражают аспекты как слизистого, так и системного иммунитета.Действительно, антиген-специфические секреторные антитела IgA и IgG были обнаружены в жидкости среднего уха, а клетки, продуцирующие IgA, были обнаружены в слизистой оболочке среднего уха в ответ на инфекцию. Исследования опосредованных клетками среднего уха ответов на инфекцию только начинаются, но ранние данные показывают, что регуляторные Т-клетки могут играть ключевую роль в контроле воспаления. В литературе неясно, способствует ли недостаточность гуморального иммунитета восприимчивости к ОМ. Требуются дополнительные исследования для изучения аберраций адаптивных иммунных ответов как потенциальных факторов риска восприимчивости к OM 47 .
Исследования опосредованных клетками среднего уха ответов на инфекцию только начинаются, но ранние данные показывают, что регуляторные Т-клетки могут играть ключевую роль в контроле воспаления. В литературе неясно, способствует ли недостаточность гуморального иммунитета восприимчивости к ОМ. Требуются дополнительные исследования для изучения аберраций адаптивных иммунных ответов как потенциальных факторов риска восприимчивости к OM 47 .
Генетические факторы
Оценки наследуемости AOM и OME варьируются от 40% до 70% 87 , при этом мальчики имеют несколько более высокий риск, чем девочки 33 . Ряд генов, регулирующих врожденный иммунный ответ, связан с предрасположенностью к OM 88 . Часть наследственного риска ОМ может быть результатом полиморфизма цитокинов, который может быть специфическим для отопатогена. Например, полиморфизмы в IL6 , IL10 и TNF предсказывают наличие ОМ, совпадающего с RSV и риновирусной инфекцией 89 , тогда как полиморфизмы в нескольких путях передачи сигналов, таких как передача сигналов TLR, были связаны как с риском, так и с риновирусной инфекцией. тяжесть заболевания OM в исследованиях на людях и моделях мышей 47,80 .Большинство описанных на сегодняшний день полиморфизмов нарушают установление эффективного врожденного иммунного ответа, но полиморфизмы в сигнальном пути трансформирующего фактора роста-β (TGFβ) могут быть патофизиологическими из-за вмешательства в замедление провоспалительных реакций 80,87 . Хотя данные относительно дефицита специфических ответов антител на отопатогены у детей, предрасположенных к ОМ, противоречивы, роль возможной клеточно-опосредованной дисфункции становится все более ясной. Генетический вклад в эти наблюдения неизвестен, и вполне возможно, что взаимодействие патоген-хозяин-окружающая среда может иметь определенную роль.Необходимы дальнейшие исследования, чтобы полностью понять роль этих генетических факторов в патогенезе ОМ.
тяжесть заболевания OM в исследованиях на людях и моделях мышей 47,80 .Большинство описанных на сегодняшний день полиморфизмов нарушают установление эффективного врожденного иммунного ответа, но полиморфизмы в сигнальном пути трансформирующего фактора роста-β (TGFβ) могут быть патофизиологическими из-за вмешательства в замедление провоспалительных реакций 80,87 . Хотя данные относительно дефицита специфических ответов антител на отопатогены у детей, предрасположенных к ОМ, противоречивы, роль возможной клеточно-опосредованной дисфункции становится все более ясной. Генетический вклад в эти наблюдения неизвестен, и вполне возможно, что взаимодействие патоген-хозяин-окружающая среда может иметь определенную роль.Необходимы дальнейшие исследования, чтобы полностью понять роль этих генетических факторов в патогенезе ОМ.
Диагностика, скрининг и профилактика
Признаки и симптомы
Признаки и симптомы, полученные из анамнеза пациента (включая специфические для ушей и неспецифические симптомы;), могут вызывать подозрение на ОМ, но недостаточны для точного диагноза.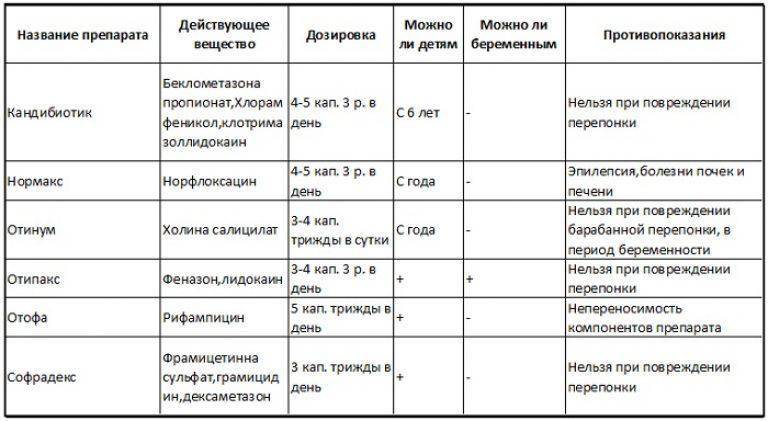 Например, типичные признаки и симптомы АОМ могут отсутствовать или едва различаться 5 . OME по определению не имеет признаков или симптомов острой ушной инфекции; дети могут протекать бессимптомно и иметь менее очевидные признаки, такие как проблемы со слухом, или малозаметные признаки, такие как трение ушей, неуклюжесть, нарушение сна, задержка речевого развития или плохая успеваемость в школе 8 .
Например, типичные признаки и симптомы АОМ могут отсутствовать или едва различаться 5 . OME по определению не имеет признаков или симптомов острой ушной инфекции; дети могут протекать бессимптомно и иметь менее очевидные признаки, такие как проблемы со слухом, или малозаметные признаки, такие как трение ушей, неуклюжесть, нарушение сна, задержка речевого развития или плохая успеваемость в школе 8 .
Таблица 2
Методы диагностики среднего отита
| Методика | Описание | Комментарий |
|---|---|---|
| Признаки и симптомы (полученные из анамнеза) | Включает специфические для ушей симптомы (такие как боль в ушах и потеря слуха), неспецифические симптомы (такие как тошнота, раздражительность, нарушение сна и анорексия) и признаки (например, лихорадка и рвота) | Боль в ухе наиболее полезна для диагностики АОМ и потери слуха при ОМЕ, но сами по себе признаки и симптомы плохо диагностическая точность |
| Шкалы тяжести симптомов | Показатели тяжести АОМ, сообщаемые родителями, с использованием категориальных ответов или шкалы лиц | Неполезны для диагностики АОМ, но могут использоваться для определения степени тяжести, отслеживания течения болезни и оценки результатов |
| Отоскопия | Визуальный осмотр слухового прохода и барабанной перепонки с помощью отоскопа | 9 0045 Выпуклая барабанная перепонка наиболее полезна для диагностики АОМ; непрозрачная или непрозрачная барабанная перепонка наиболее полезна для диагностики ОМЕ|
| Пневматическая отоскопия | Осмотр среднего уха с помощью отоскопа для создания герметичного (герметичного) уплотнения в слуховом проходе с последующим сжатием (или высвобождением) слухового прохода. прикрепленная резиновая груша для изменения давления в слуховом проходе и наблюдения за реакцией барабанной перепонки. прикрепленная резиновая груша для изменения давления в слуховом проходе и наблюдения за реакцией барабанной перепонки. | Нормальная барабанная перепонка быстро движется при приложенном давлении, но движение минимальное или медленное, когда в среднем ухе есть жидкость; движение не наблюдается, если барабанная перепонка не повреждена |
| Отомикроскопия | Исследование слухового прохода и барабанной перепонки с помощью бинокулярного отологического микроскопа для получения увеличенного изображения с хорошим восприятием глубины | Основное применение — оценка барабанной перепонки аномалии (такие как атрофия, склероз и ретракционные карманы) и помогают отличить поверхностные признаки от патологии среднего уха |
| Тимпанометрия | Объективная мера функции среднего уха, требующая герметичного уплотнения слухового прохода. Тимпанометрия представляет собой график, показывающий, как энергия, поступающая в слуховой проход, отражается обратно во внутренний микрофон, в то время как давление в канале изменяется от отрицательного до положительного (функция давления) и может выполняться с помощью портативного (ручного) устройства или настольного устройства Тимпанометрия представляет собой график, показывающий, как энергия, поступающая в слуховой проход, отражается обратно во внутренний микрофон, в то время как давление в канале изменяется от отрицательного до положительного (функция давления) и может выполняться с помощью портативного (ручного) устройства или настольного устройства | Если среднее ухо заполнено жидкостью, вибрация барабанной перепонки нарушается, и в результате получается плоский или почти плоский след. Если среднее ухо заполнено воздухом, но при более высоком или более низком давлении, чем окружающая атмосфера, пик на графике будет смещен в зависимости от давления (влево, если оно отрицательное, вправо, если оно положительное) |
| Акустическая рефлектометрия | Использует датчик и микрофон на входе в ушной канал без герметичного уплотнения, чтобы измерить, сколько звука отражается от барабанной перепонки | Более высокие уровни отражательной способности указывают на большую вероятность излияния, но в отличие от тимпанометрия, она оценивает только вероятность выпота и не может измерить функцию среднего уха. полезен для первичной диагностики AOM, OME или CSOM полезен для первичной диагностики AOM, OME или CSOM |
Боль в ушах является наиболее постоянным симптомом AOM, но только у 50–60% детей ч АОМ жалуется на боль в ухе 90,91 .У маленьких довербальных детей боль в ушах может проявляться манипуляциями с ухом (например, дерганием, трением или удержанием), чрезмерным плачем или изменениями сна и поведения ребенка 5 . Однако эти симптомы неспецифичны и, как лихорадка и рвота, не отличают детей с АОМ от детей с ИВДП 92 .
MEE требуется для диагностики как AOM, так и OME, и его отсутствие исключает диагностику AOM или OME 5 . Однако сложность подтверждения MEE в учреждениях первичной медико-санитарной помощи помогает объяснить, почему AOM широко диагностируется с завышением диагноза 93–95 .В отличие от этого, педиатры могут недооценивать ОМЕ по сравнению с отоларингологами 95 . Выделения из уха или видимые выделения из наружного слухового прохода могут присутствовать при АОМ (при острой перфорации барабанной перепонки или дренажной вентиляционной трубке), CSOM (при хронической перфорации барабанной перепонки и постоянном дренировании) или остром наружном отите (воспаление наружного уха). канал). Выпуклость барабанной перепонки, визуализируемая при отоскопии, является ключевым диагностическим признаком AOM 5 .
канал). Выпуклость барабанной перепонки, визуализируемая при отоскопии, является ключевым диагностическим признаком AOM 5 .
Диагностические методы
АОМ диагностируется с помощью отоскопии и может быть дополнительно оценен с использованием шкалы тяжести симптомов. Пневматическая отоскопия является основным методом диагностики ОМЭ, а отомикроскопия и тимпанометрия — в качестве дополнительных. Родители могут использовать акустическую рефлектометрию для оценки MEE. Перфорация барабанной перепонки, связанная с CSOM, может быть диагностирована с помощью отоскопии или отомикроскопии, но может потребоваться удаление выделений из уха путем отсасывания для адекватной визуализации.
Шкалы тяжести симптомов для АОМ . Для оценки тяжести АОМ было разработано несколько утвержденных шкал симптомов, о которых сообщают родители. Шкала тяжести симптомов AOM (AOMSOS) — это шкала из 7 пунктов с вариантами ответа «нет», «немного» или «много» для преобладания в течение последних 12 часов боли в ушах, тянущего усилия, раздражительности, затруднений. спать, меньше есть, меньше играть и повышать температуру 96 . Общий балл по шкале AOMSOS различается между детьми с острым отомом и без него, но все признаки и симптомы могут в разной степени присутствовать у детей с нормальным слухом 90 .Другой показатель серьезности, шкала AOM Faces Scale (AOM-FS), использует шкалу с семью вариантами от 1 (нет, не проблема) до 7 (крайняя проблема) 97 .
спать, меньше есть, меньше играть и повышать температуру 96 . Общий балл по шкале AOMSOS различается между детьми с острым отомом и без него, но все признаки и симптомы могут в разной степени присутствовать у детей с нормальным слухом 90 .Другой показатель серьезности, шкала AOM Faces Scale (AOM-FS), использует шкалу с семью вариантами от 1 (нет, не проблема) до 7 (крайняя проблема) 97 .
Отоскопия . Отоскопия — основа диагностики АОМ (;). Препятствующая серная сера (ушная сера), препятствующая адекватной визуализации барабанной перепонки, должна быть удалена для облегчения точной диагностики 98 . При выполнении отоскопии врач оценивает и записывает цвет, непрозрачность, положение и целостность барабанной перепонки.Выпуклая барабанная перепонка, которая связана с высоким уровнем бактериальных патогенов в MEE 99 , является наиболее последовательным признаком AOM 91,100 () и является наиболее полезным признаком для дифференциации AOM от OME 101 . По мере того как выпуклость спадает, барабанная перепонка может иметь вид булыжника (шагринация) 102,103 . Непрозрачная или непрозрачная барабанная перепонка является высокопрогнозирующим фактором ЭМЭ, независимо от причины 100 . Для стандартизации записи и интерпретации результатов отоскопии существует несколько шкал на основе изображений 103,104 .
По мере того как выпуклость спадает, барабанная перепонка может иметь вид булыжника (шагринация) 102,103 . Непрозрачная или непрозрачная барабанная перепонка является высокопрогнозирующим фактором ЭМЭ, независимо от причины 100 . Для стандартизации записи и интерпретации результатов отоскопии существует несколько шкал на основе изображений 103,104 .
a | Барабанная перепонка нормальная. b | Красная и выпуклая барабанная перепонка указывает на острый средний отит. c | Средний отит с выпотом. d | Наличие вентиляционной трубки в барабанной перепонке. Части a , c и d воспроизведены с разрешения Ref. 244, Springer. Часть b любезно предоставлена Д. Маккормиком, Медицинское отделение Техасского университета, Галвестон, Техас, США.
Слайд PowerPoint
Пневматическая отоскопия . Пневматическая отоскопия была рекомендована в качестве основного метода диагностики для OME 8 () из-за ее превосходной диагностической точности 100,105 . Сама по себе отоскопия без пневматической груши может упустить из виду OME, потому что барабанная перепонка может казаться нормальной, а симптомы, связанные с ухом, могут быть минимальными или отсутствовать. И наоборот, пневматическая отоскопия может избежать ложноположительного диагноза ОМЕ, вызванного поверхностными аномалиями барабанной перепонки без MEE 8 .Отчетливое нарушение подвижности барабанной перепонки при пневматической отоскопии является высокопрогнозирующим фактором для OME 91,100 и повышает диагностическую точность по сравнению с одной отоскопией 106,107 . Однако использование пневматической отоскопии в клинической практике варьируется во всем мире; только в Соединенных Штатах распространенность колеблется от 7% до 33% 108 109 . Обучение врачей-ординаторов пневматической отоскопии — сложная задача 5 , но ее можно улучшить с помощью структурированной компьютеризированной учебной программы со статическими и динамическими изображениями барабанной перепонки 94 .
Пневматическая отоскопия была рекомендована в качестве основного метода диагностики для OME 8 () из-за ее превосходной диагностической точности 100,105 . Сама по себе отоскопия без пневматической груши может упустить из виду OME, потому что барабанная перепонка может казаться нормальной, а симптомы, связанные с ухом, могут быть минимальными или отсутствовать. И наоборот, пневматическая отоскопия может избежать ложноположительного диагноза ОМЕ, вызванного поверхностными аномалиями барабанной перепонки без MEE 8 .Отчетливое нарушение подвижности барабанной перепонки при пневматической отоскопии является высокопрогнозирующим фактором для OME 91,100 и повышает диагностическую точность по сравнению с одной отоскопией 106,107 . Однако использование пневматической отоскопии в клинической практике варьируется во всем мире; только в Соединенных Штатах распространенность колеблется от 7% до 33% 108 109 . Обучение врачей-ординаторов пневматической отоскопии — сложная задача 5 , но ее можно улучшить с помощью структурированной компьютеризированной учебной программы со статическими и динамическими изображениями барабанной перепонки 94 .
Отомикроскопия . Отомикроскопия может помочь не просто отоскопии в диагностике OME 110 (), но доказательств мало, а необходимость в специальном оборудовании и обучении часто ограничивает обследование вторичной помощью. Отомикроскопия наиболее полезна для оценки аномалий барабанной перепонки (таких как перфорация, атрофия, тимпаносклероз, ателектаз и ретракционные карманы), которые могут быть связаны с хроническим OME 111 .
Тимпанометрия .Тимпанометрия объективно измеряет подвижность барабанной перепонки и функцию среднего уха 112 (;). По сравнению с пневматической отоскопией, тимпанометрия имеет сопоставимую чувствительность (диапазон: 90–94%), но более низкую специфичность (50–75% против 80% для тимпанометрии и пневматической отоскопии, соответственно) для диагностики OME 113 . Препятствия для тимпанометрии в учреждениях первичной медико-санитарной помощи включают стоимость оборудования и ограниченное обучение, но тимпанометрию легче выполнять и она более полезна при ведении детей с ОМ, чем пневматическая отоскопия 114 . Тимпанометрия также оценивает эквивалентный объем слухового прохода, определяемый как количество воздуха перед датчиком, обычно 0,3–0,9 мл у детей 115 . Низкий эквивалентный объем (<0,3 мл) может указывать на неточные показания из-за закупорки ушного канала серной пылью или из-за того, что зонд прижат к стенке канала; высокий эквивалентный объем (1–5,5 мл) возникает, когда барабанная перепонка не повреждена из-за перфорации или вентиляционной трубки, и требует дальнейшего обследования, если ни то, ни другое изначально не предполагалось.Тимпанометрия обычно выполняется с использованием тона 226 Гц, но для детей младше 6 месяцев лучше всего подходит зондирующий тон 1000 Гц, поскольку тон 226 Гц нечувствителен к MEE 116 .
Тимпанометрия также оценивает эквивалентный объем слухового прохода, определяемый как количество воздуха перед датчиком, обычно 0,3–0,9 мл у детей 115 . Низкий эквивалентный объем (<0,3 мл) может указывать на неточные показания из-за закупорки ушного канала серной пылью или из-за того, что зонд прижат к стенке канала; высокий эквивалентный объем (1–5,5 мл) возникает, когда барабанная перепонка не повреждена из-за перфорации или вентиляционной трубки, и требует дальнейшего обследования, если ни то, ни другое изначально не предполагалось.Тимпанометрия обычно выполняется с использованием тона 226 Гц, но для детей младше 6 месяцев лучше всего подходит зондирующий тон 1000 Гц, поскольку тон 226 Гц нечувствителен к MEE 116 .
Тимпанометрическая кривая или траектория классифицируются как тип A, B или C в зависимости от давления в среднем ухе и наличия или отсутствия заметного пика. a | Кривая тимпанограммы типа А имеет резкий пик и нормальное давление в среднем ухе и, следовательно, низкую вероятность выпота в среднем ухе.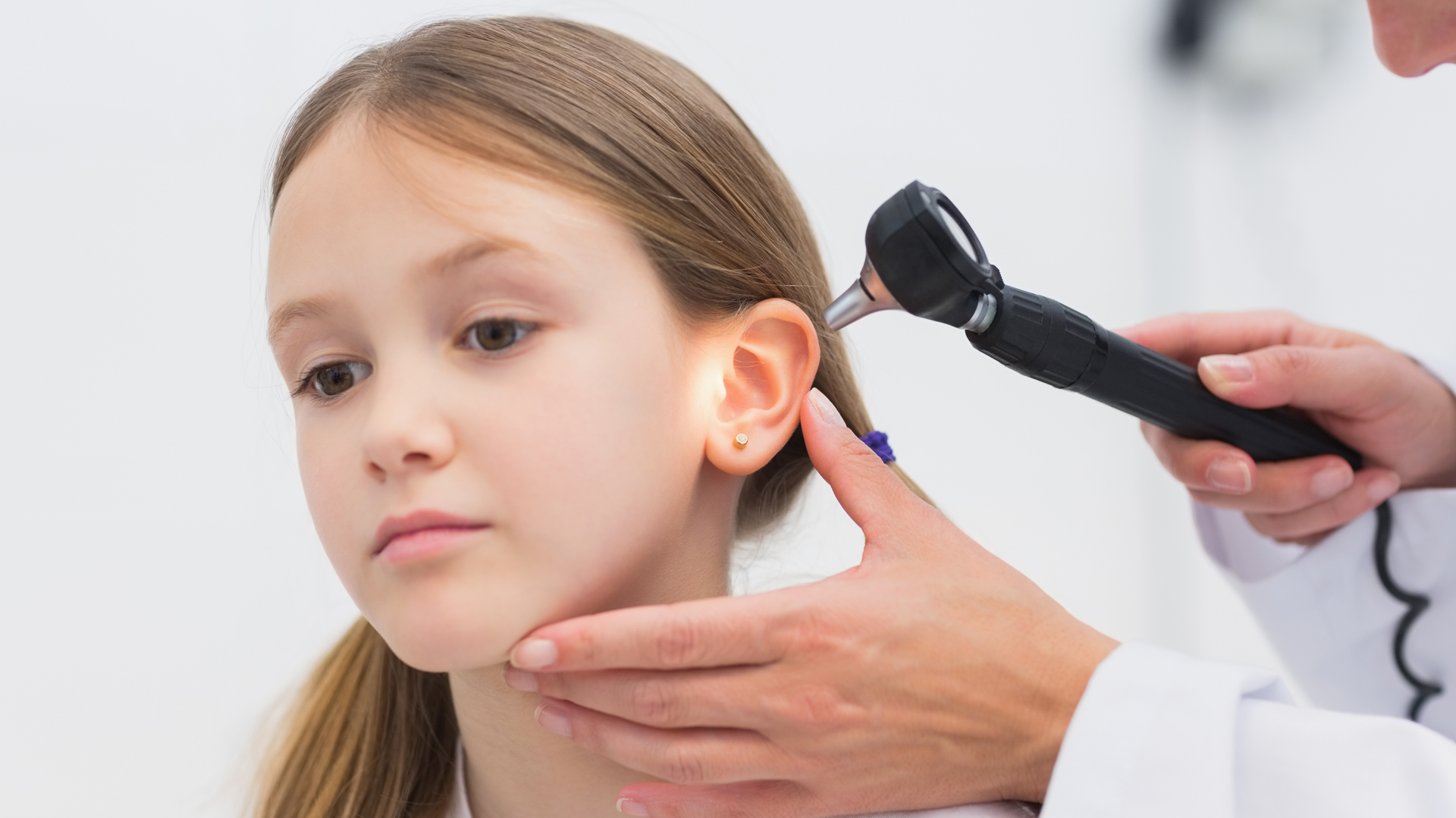 b | Кривая тимпанограммы типа B имеет уплощенную форму без заметного пикового давления и имеет высокую вероятность выпота в среднем ухе. Плоская тимпанограмма с нормальным эквивалентным объемом слухового прохода обычно указывает на выпот в среднем ухе. Плоская тимпанограмма, связанная с низким эквивалентным объемом слухового прохода, указывает на закупорку зонда серной серой (ушной серой) или контакт с ушным каналом. Плоская тимпанограмма с большим объемом указывает на проходимость вентиляционной трубки или перфорацию барабанной перепонки. c | Кривая тимпанограммы типа C (средняя вероятность излияния) имеет отрицательное давление в среднем ухе с острым (C1) или округлым (C2) пиком.
b | Кривая тимпанограммы типа B имеет уплощенную форму без заметного пикового давления и имеет высокую вероятность выпота в среднем ухе. Плоская тимпанограмма с нормальным эквивалентным объемом слухового прохода обычно указывает на выпот в среднем ухе. Плоская тимпанограмма, связанная с низким эквивалентным объемом слухового прохода, указывает на закупорку зонда серной серой (ушной серой) или контакт с ушным каналом. Плоская тимпанограмма с большим объемом указывает на проходимость вентиляционной трубки или перфорацию барабанной перепонки. c | Кривая тимпанограммы типа C (средняя вероятность излияния) имеет отрицательное давление в среднем ухе с острым (C1) или округлым (C2) пиком.
Слайд PowerPoint
Акустическая рефлектометрия . Акустическая рефлектометрия измеряет, сколько звука отражается от барабанной перепонки, при этом более высокая отражательная способность указывает на большую вероятность MEE 117 (). Преимущества перед тимпанометрией включают простоту использования, отсутствие необходимости в герметичном уплотнении и доступность недорогой потребительской версии, которую родители могут надежно использовать для контроля состояния среднего уха своего ребенка 118 .Рефлектометрия в некоторых исследованиях менее чувствительна 119 и специфична 120 , чем тимпанометрия при обнаружении MEE, но ее высокая специфичность и отрицательная прогностическая ценность делают рефлектометрию полезной для исключения MEE у детей с URTIs 121 .
Преимущества перед тимпанометрией включают простоту использования, отсутствие необходимости в герметичном уплотнении и доступность недорогой потребительской версии, которую родители могут надежно использовать для контроля состояния среднего уха своего ребенка 118 .Рефлектометрия в некоторых исследованиях менее чувствительна 119 и специфична 120 , чем тимпанометрия при обнаружении MEE, но ее высокая специфичность и отрицательная прогностическая ценность делают рефлектометрию полезной для исключения MEE у детей с URTIs 121 .
Скрининг
АОМ является симптоматическим и не требует скрининга. Однако даже бессимптомный скрининг на ОМЕ не оказался полезным из-за высокой частоты и рецидивов у маленьких здоровых детей 8 , самоограниченного характера большинства эпизодов 6 и отсутствия заметных различий. в результатах развития (речь, поведенческие проблемы или показатели интеллекта) между детьми, не прошедшими скрининг на ОМЕ, и детьми с ОМЕ, выявленными в результате скрининга, которым в срочном порядке была вставлена вентиляционная трубка 122 . Таким образом, текущие руководящие принципы рекомендуют не проводить рутинный скрининг на ОМЕ у здоровых, бессимптомных детей 8 .
Таким образом, текущие руководящие принципы рекомендуют не проводить рутинный скрининг на ОМЕ у здоровых, бессимптомных детей 8 .
И наоборот, скрининг на ОМЕ рекомендуется в возрасте 12–18 месяцев для детей с сенсорными, физическими, когнитивными или поведенческими факторами, которые подвергают их повышенному риску сопутствующих патологий развития 8 (вставка 1). На OME приходится около двух третей случаев отказов слуха новорожденных 123,124 . Клиницисты, которые справляются с этими неудачами, должны знать, что только около 10% детей с ОМЭ, выявленных при скрининге слуха, также могут иметь целенаправленную сопутствующую нейросенсорную тугоухость.Это может помешать обнаружению основной нейросенсорной тугоухости, потому что может пройти несколько месяцев после разрешения MEE, чтобы дополнительный эффект истории OME на слуховую способность полностью разрешился.
Вставка 1: Факторы риска нарушений развития у детей с ОМЕ
Постоянная потеря слуха, не связанная с средним отитом с выпотом (ОМЕ)
Предполагаемая или подтвержденная задержка речи и языка
Расстройство аутистического спектра и др. общие расстройства развития
Синдромы (например, синдром Дауна) или черепно-лицевые расстройства, которые включают когнитивные, речевые или языковые задержки
Слепота или неисправимое нарушение зрения
Расщелина неба с или без ассоциированного синдрома
55
Задержка развития
Профилактика
Поскольку ОМ является многофакторным заболеванием, для профилактики могут использоваться различные стратегии.Стратегии в основном направлены на снижение поддающихся изменению факторов риска, таких как бактериальные и вирусные инфекции и экологические риски. Химиопрофилактика с использованием антибиотиков и хирургических вмешательств для снижения бремени ОМ у детей обсуждается в разделе «Ведение».
Вакцины против бактериальных отопатогенов . Целью вакцин является уменьшение или устранение носоглоточной колонизации S. pneumoniae , нетипируемых H.influenzae и M.Катарралис . Семивалентная вакцина PCV (PCV7), направленная против семи серотипов S. pneumonia , стала доступной в США и многих европейских странах в 2000 году. Вакцина была добавлена к первичной серии универсальной вакцинации на 2, 4 и 6 этапах. месяцев, с бустерной дозой в 12-15 месяцев. PCV7 ассоциировался с 29% снижением AOM, вызванным серотипами пневмококка, содержащимися в вакцине, уменьшением общего AOM на 6-7% и 20% сокращением использования вентиляционных трубок для хронического рецидивирующего OM 126-128 .PCV13, доступный десять лет спустя, был связан с дальнейшим сокращением АОМ, мастоидита и количества вставок вентиляционных трубок. 25 .
Использование PCV привело к замене серотипов S. pneumoniae в носоглотке на серотипы, не охваченные вакциной и нетипируемые H. influenzae у вакцинированных детей 129 130 . Тем не менее, пневмококковая конъюгированная вакцинация может продолжать снижаться, поскольку серотипы с большей способностью вызывать AOM заменяются менее отопатогенными серотипами 131 .В настоящее время также появляется все больше доказательств в поддержку гипотезы, по крайней мере, в развитых странах, что профилактика ОМ, связанного с серотипами пневмококка, присутствующими в вакцине, у детей младшего возраста приводит к сокращению последующих и более сложных заболеваний, вызываемых невакцинацией. серотипы и нетипируемые H. influenzae . Таким образом, вакцинация может нарушить непрерывный процесс эволюции от ОМ, ассоциированного с пневмококками, к хроническому ОМ 132,133 . Тем не менее, в сообществах, в которых происходит раннее и плотное проникновение бактерий в носоглотку, и в некоторых географических регионах, таких как Океания, нетипируемый H.influenzae может быть первичным отопатогеном 52 .
Важно отметить, что вакцины PCV не предотвращают эпизоды ОМ, если вакцинация проводится после развития рецидивирующей ООМ. 134 . PCV10 с нетипируемым белком D H.influenzae в качестве белка-носителя (PD-PCV10) был разработан для защиты как от S. pneumoniae , так и от нетипируемого H. influenzae , и доступен в Европе. Хотя PD-PCV10 эффективен для пневмококковой ОМ, он может быть менее защитным для нетипируемого H.influenzae , чем первоначально сообщалось в исследовании прототипа вакцины 29,135–137 . Никакой другой лицензированной вакцины против нетипируемой вакцины H. influenzae или M. catarrhalis не существует, но многие вакцины находятся на различных стадиях разработки.
Вакцины против респираторных вирусов . Поскольку АОМ обычно предшествует симптоматическая вирусная инфекция мочевыводящих путей 10 , профилактика вирусной инфекции мочевых путей может повлиять на частоту возникновения АОМ. На сегодняшний день единственные доступные вакцины против респираторной вирусной инфекции — это вакцины против вируса гриппа.Было показано, что трехвалентные вакцины против гриппа (защищающие от трех штаммов вируса гриппа), как инактивированные вакцины против гриппа, так и живые аттенуированные вакцины против гриппа, снижают АОМ в сезон «гриппа» 138–142 . Вакцины работают, предотвращая инфицирование вирусом гриппа и связанный с гриппом АОМ, который встречается у двух третей детей младшего возраста с инфекцией вируса гриппа 138 . Эффективность профилактики АОМ варьируется от года к году в зависимости от уровня активности гриппа в сообществе и от того, насколько вакцины соответствуют циркулирующим штаммам.Рекомендации по вакцинации детей от гриппа во всем мире различаются: вакцины против гриппа рекомендуются для детей в возрасте ≥ 6 месяцев в США 143 , тогда как рекомендация ограничена для детей в возрасте от 2 лет в Соединенном Королевстве 144 и ограничена. детям с серьезными сопутствующими заболеваниями, включая респираторные, сердечно-сосудистые, метаболические и почечные заболевания в Нидерландах 145 .
Невакцинные подходы к профилактике вирусных ИВПТ и АОМ .АОМ чаще всего возникает на 2–5 день после начала ИВДП 10,146 ; таким образом, раннее введение противовирусных препаратов во время неосложненных ИВДП может предотвратить АОМ. Исследования показали снижение развития АОМ на 43–85% у маленьких детей, получавших осельтамивир, в течение 12–48 часов после появления симптомов гриппа 147 148 . Однако недавний метаанализ данных как для детей, так и для взрослых показал, что ни осельтамивир, ни занамивир существенно не снижают риск развития OM 149 .
Эхинацея, иммуномодулятор и мягкий противовирусный препарат, который часто используется в качестве домашнего средства, снижает риск повторных респираторных инфекций, включая вирусологически подтвержденные случаи, и OM 150 .Было показано, что ксилит, пятиуглеродный природный сахарный спирт с антибактериальными свойствами, с некоторым успехом предотвращает рецидив АОМ 151–153 . Однако успешные режимы дозирования (то есть жевательная резинка или сироп пять раз в день непрерывно в течение 2–3 месяцев) непрактичны. Пробиотики, в основном Lactobacillus и Bifidobacterium , использовались для снижения риска респираторных симптомов и ОМ; Результаты обнадеживают, но требуют дальнейшего расследования. 154–157 .
Факторы риска окружающей среды . Избегание хорошо известных экологических рисков, таких как посещение детских садов, воздействие табачного дыма и использование пустышек, особенно в период пика заболеваемости ОМ (6–24 месяца), было связано со снижением OM 40 158 –160 . И наоборот, польза грудного вскармливания для предотвращения ОМ известна давно. Грудное вскармливание защищает от ОМ в течение первых 2 лет, и защита выше для тех, кто находился на исключительно грудном вскармливании, и тех, кто находился на грудном вскармливании в течение длительного времени (≥6 месяцев) 26,43,158,159 .Текущее руководство рекомендует избегать воздействия табачного дыма, рекомендует исключительно грудное вскармливание в течение ≥6 месяцев и обсуждает другие изменения образа жизни, такие как отказ от кормления из бутылочки на спине, сокращение использования соски и рассмотрение альтернативных механизмов ухода за детьми (например, с небольшими группами или с использованием няня) 5 .
Ведение
AOM
Симптоматическое лечение ушной боли и лихорадки с помощью анальгетиков в соответствующей возрастной дозе является основой лечения АОМ 5 .И парацетамол, и ибупрофен для перорального приема эффективны для облегчения боли в ушах 161 . Местные анальгетики могут дать дополнительную кратковременную пользу, но текущие данные об их эффективности в облегчении боли в ушах ограничены 162 . Продолжающееся в Великобритании исследование оценивает клиническую и экономическую эффективность ушных капель, содержащих комбинацию бензокаина и феназона, по сравнению с каплями плацебо и без капель у детей в возрасте 6–10 лет, обращающихся в первичную медико-санитарную помощь с AOM 163 .
Пероральные антибиотики сокращают продолжительность симптомов АОМ и последующих МЭЭ, но приводят к побочным эффектам, таким как желудочно-кишечные симптомы и кожная сыпь 164 . Их повседневное использование при таком распространенном состоянии, как АОМ, также увеличивает риск устойчивости к противомикробным препаратам как на уровне сообщества, так и на индивидуальном уровне 165 . Поскольку АОМ протекает естественным путем у детей, которые в остальном здоровы, симптомы исчезают в течение нескольких дней, а осложнения возникают редко, необходимо тщательно взвесить преимущества и затраты на лечение антибиотиками. 164 .Преимущества наиболее заметны у детей младше 2 лет с двусторонней АОМ и у детей любого возраста с острыми выделениями из уха из-за АОМ 166 . Таким образом, текущее руководство рекомендует немедленно назначать антибиотики этим детям 167 . Немедленное лечение антибиотиками рекомендуется тем, у кого есть АОМ, в возрасте <6 месяцев, с ослабленным иммунитетом или черепно-лицевыми пороками развития, а также людям с тяжелым заболеванием, вызванным AOM 5,167 . У детей с неосложненным, нетяжелым АОМ, у которых нет повышенного риска осложнений, рекомендуется бдительное ожидание или отсроченное назначение антибиотиков (подавать только тогда, когда симптомы АОМ сохраняются в течение 48–72 часов).Бдительное ожидание предполагает тщательное наблюдение за течением заболевания со стороны лиц, осуществляющих уход, с конкретными инструкциями вернуться в случае стойких симптомов или ухудшения состояния ребенка 5,167 . Ограниченные данные свидетельствуют о том, что амоксициллин (с клавулановой кислотой или без нее) более эффективен, чем макролиды и цефалоспорин 168 , и, следовательно, лечение первой линии цефдиниром, цефуроксимом или кларитромицином рекомендовано в качестве альтернативы пациентам с аллергией на пенициллин 5167 .При выборе подходящей схемы приема антибиотиков важно учитывать местные особенности устойчивости к противомикробным препаратам.
Местные и пероральные деконгестанты, антигистаминные препараты и кортикостероиды либо не доказали свою эффективность, либо показали противоречивые результаты в устранении симптомов АОМ, и поэтому не рекомендуются. 169 170 . Тимпаноцентез или миринготомия, небольшой разрез барабанной перепонки, позволяющий жидкости стекать из среднего уха, может иметь значение в определении патогенов, вызывающих АОМ, но неэффективен в качестве метода лечения АОМ 171–173 .
Рецидивирующий AOM
Ведение детей с рецидивирующим AOM направлено на предотвращение дальнейших эпизодов AOM. Хотя иммунизация PCV в раннем младенчестве доказала свою эффективность в снижении риска развития рецидива AOM у ребенка 126 , эти вакцины больше не эффективны для детей с установленным рецидивом AOM 134 . Антибиотикопрофилактика у детей с рецидивирующей АОМ снижает количество рецидивов АОМ на 1,5 в год (с 3 рецидивов до 1.5) 174 . Однако их использование не рекомендуется из-за побочных эффектов, связанных с длительным лечением антибиотиками и возникающей резистентностью к антибиотикам.
Роль вентиляционных трубок в лечении детей с рецидивирующей АОМ полностью не установлена (). Доказательства преимуществ вентиляционных трубок в основном доступны в течение первых 6 месяцев после введения: при предотвращении примерно одного эпизода АОМ величина его эффекта невысока. 175–177 .Хотя и не окончательные, текущие данные о естественном течении болезни и преимуществах лечения предполагают, что вентиляционные трубки бесполезны при рецидивирующем АОМ без стойкого ИМЭ, но являются подходящим вариантом для лечения рецидивирующего АОМ с постоянным ИМЭ в одном или обоих ушах во время оценки кандидатуры трубки. 178 .
Вентиляционные трубки.Вентиляционные (тимпаностомические) трубочки — это крошечные пластиковые трубки, вставляемые в барабанную перепонку (барабанную перепонку) во время короткой операции под общим наркозом.Трубки обычно остаются на месте в течение 6–12 месяцев и сами выпадают. Основными показаниями к этой хирургической процедуре являются восстановление слуха у детей с хроническим средним отитом с выпотом («клеевое ухо») и предотвращение рецидивов у детей с рецидивирующим острым средним отитом (ОСО) путем слива жидкости из уха и улучшение его вентиляции. Кроме того, благодаря доступу к среднему уху вентиляционные трубки могут позволить проводить местное лечение АОМ антибиотиками, а не системное лечение.
Слайд PowerPoint
Аденоиды служат носоглоточным резервуаром респираторных патогенов и при увеличении могут вызывать обструкцию носовых дыхательных путей и нарушать функцию евстахиевой трубы. Аденоидэктомия, то есть хирургическое удаление аденоида, практикуется у детей с рецидивирующим АОМ для улучшения функции среднего уха и, таким образом, предотвращения дальнейших эпизодов АОМ. Недавний метаанализ, объединяющий данные отдельных пациентов из десяти исследований, показал, что при рецидивирующей АОМ аденоидэктомия как отдельная операция или как дополнение к установке вентиляционной трубки наиболее эффективна у детей младше 2 лет 179 .Однако величина эффекта от этого хирургического вмешательства невелика, поэтому следует тщательно сбалансировать эти преимущества с учетом любого вреда, связанного с этой хирургической процедурой.
OME
Основным признаком или симптомом OME является потеря слуха; Таким образом, лечение OME в первую очередь направлено на облегчение или восстановление слуха. OME спонтанно оседает у многих детей в течение нескольких месяцев 6 , а медицинские препараты, такие как деконгестанты, антигистаминные препараты и (интраназальные) кортикостероиды, либо неэффективны, либо могут вызывать побочные эффекты 180–182 .Следовательно, текущие рекомендации рекомендуют трехмесячный период настороженного ожидания для детей с ОМЕ, которые не подвержены особому риску возникновения проблем с речью, языком или обучением 178 183 . Вентиляционные трубки — это вариант для детей с ОМЕ, у которых по прошествии 3 месяцев все еще есть документально подтвержденные нарушения слуха 178 183 184 . Аденоидэктомия как отдельная операция или как дополнение к установке зонда наиболее эффективна у детей с ОМЕ ≥4 лет 179 . Было показано, что в этой подгруппе детей адъювантная аденоидэктомия снижает потребность в повторном введении вентиляционной трубки примерно на 10% по сравнению с одной трубкой 179 .Роль слуховых аппаратов в облегчении потери слуха у детей с ОМЕ остается нерешенной 178 . Слуховые аппараты в настоящее время рекомендуются для детей со стойким двусторонним ОМЭ, которым операция противопоказана или неприемлема. 183 . Недавно было показано, что автоматическое надувание носового баллона эффективно при устранении ЭМЭ и улучшении симптомов со стороны уха через 3 месяца у детей школьного возраста, обращающихся в учреждения первичной медико-санитарной помощи с недавним появлением OME 185 . Тем не менее, наблюдаемые эффекты были скромными: количество пациентов, необходимое для лечения в пользу девяти пациентов, составляло 132 фунта стерлингов за один решенный случай 185 .Снижает ли этот подход потребность в вентиляционных трубках, еще предстоит ответить. То же самое относится к продолжающемуся в Великобритании испытанию по оценке клинической эффективности и рентабельности 7-дневного курса пероральных кортикостероидов у детей в возрасте 2–8 лет с устойчивым двусторонним ОМЭ и потерей слуха. 186 . Баллонная дилатация евстахиевой трубы была предложена в качестве нового метода лечения детей с постоянным ОМЕ. Однако пока нет доказательств в поддержку этого варианта управления 187 .
Выделения из уха, связанные с вентиляционной трубкой
У многих детей с вентиляционными трубками развиваются эпизоды острых выделений из уха; зарегистрированные уровни заболеваемости колеблются от 26% до 75% 188–190 . Эти эпизоды могут сопровождаться неприятным запахом, болью и лихорадкой и могут снизить качество жизни (КЖ) ребенка. Считается, что они являются результатом АОМ, при котором жидкость из среднего уха вытекает через трубку. Факторы риска включают молодой возраст, рецидивирующий АОМ как показание для трубок, недавнюю историю рецидивирующих ИВДП и наличие старших братьев и сестер 189 .Образование бактериальных биопленок на вентиляционной трубке также может иметь значение, особенно когда выделения из уха повторяются или становятся хроническими.
Эпизоды выделений из уха могут возникнуть в ближайшем послеоперационном периоде или на более поздней стадии. Таким образом, лечение сосредоточено либо на профилактике на этой ранней стадии, либо на лечении эпизодов, которые возникают на более поздней стадии. Многие периоперационные вмешательства были протестированы и показали некоторую пользу в предотвращении ранних послеоперационных выделений из уха: вымывание среднего уха физиологическим раствором или применение антибиотиков с кортикостероидными ушными каплями или без них во время операции через зонд, а также использование местных или системных антибиотиков во время операции. ранний послеоперационный период 191 .Наибольший эффект от этих вмешательств был обнаружен в исследованиях, в которых риск развития ранних послеоперационных выделений из уха у детей был высоким. 191 . Бактериальные отопатогены, наиболее часто встречающиеся при острых выделениях из уха после ближайшего послеоперационного периода у детей с вентиляционными трубками, — это H. influenzae , S. aureus и P. aeruginosa , а большинство инфекций являются полимикробными 192 . Большинство составов ототопных антибиотиков покрывают эти патогены.Однако опасения по поводу их потенциальных ототоксических побочных эффектов при использовании у пациентов с поврежденной барабанной перепонкой побудили многих врачей лечить этих детей системными антибиотиками. Ушные капли с хинолоном (антибиотиком) пока не проявили ототоксичности и рекомендуются в США по сравнению с системным лечением 178 . Основываясь на недавнем историческом исследовании, показывающем, что ушные капли, содержащие комбинацию антибиотиков и кортикостероидов, являются наиболее клинически эффективной и рентабельной стратегией лечения детей, у которых развиваются неосложненные острые выделения из уха за пределами ближайшего послеоперационного периода 193,194 , текущее руководство рекомендует ототопное лечение. антибиотики в каплях в качестве терапии первой линии для этих детей 178 .Есть некоторые свидетельства того, что ушные капли, содержащие комбинацию антибиотиков и кортикостероидов, превосходят те, которые содержат только антибиотики 195,196 .
CSOM
Было показано, что местный хинолон более эффективен, чем отсутствие медикаментозного лечения, местные антисептики и системные антибиотики при устранении выделений из слуха, связанных с CSOM, в краткосрочной перспективе (<4 недель) 197,198 . Текущие данные по оценке эффективности хинолон-содержащих капель по сравнению с нехинолон-содержащими ушными каплями неубедительны.Ограниченные данные свидетельствуют о том, что лечение пациентов с CSOM комбинацией системных и местных антибиотиков не более эффективно, чем только местные антибиотики 197 . В двух обзорах, сравнивающих два разных материала аутологичных трансплантатов для восстановления перфорации барабанной перепонки (то есть тимпанопластика височной фасции с тимпанопластикой хряща), было обнаружено меньшее количество послеоперационных перфораций барабанной перепонки с хрящевым трансплантатом, но никаких различий в отношении слуха 200,201 .
Качество жизни
Проблемы измерения
Традиционно статьи, посвященные влиянию ОМ с точки зрения политики, фокусировались на экономическом бремени соответствующего здравоохранения, которое, например, составляет 5 миллиардов долларов США ежегодно в Соединенных Штатах. 202 . Как и в других областях медицины, формальное измерение качества жизни у пациентов с ОМ было проведено поздно, в основном с середины 1990-х годов. 203 . Большинство клиницистов и исследователей сосредотачиваются на том, чтобы зафиксировать эффект лечения ОМ и ОМ с симптомами заболевания, а не влияние на качество жизни.Следовательно, многие инструменты, обозначенные как «QOL», на самом деле являются оценками симптомов ОМ, и сопоставление таких оценок с общим QOL изменяет шкалу, но не уровень общности меры или ее структуру ассоциаций. Особыми проблемами измерения общего качества жизни при ОМ являются ожидаемые небольшие размеры эффекта (ОМ является распространенным, но часто «легким» заболеванием), неточности из-за неизбежной задержки в документировании важного параметра стойкости эпизодического состояния, такого как ОМ, и необходимости для ответа доверенного лица (родителя или другого опекуна) 204 900 18.
Инструменты
Для OM теперь доступны различные проверенные инструменты QOL. Существуют короткие анкеты, подходящие для рутинного или аудиторского использования в клинических условиях, и более длинные, более глубокие инструменты для более интенсивных исследований качества жизни. Анкета OM-6 205 имеет эффективный формат «любого из следующих», который максимизирует универсальность и экологическую достоверность каждого элемента; он не обременяет отвечающего, но, следовательно, оставляет неоднозначность в отношении деталей профиля презентации.Более традиционные инструменты, такие как OM8-30 (Ref. 203), его краткая форма OMQ-14 (Ref. 206) и COMQ-12 для CSOM у взрослых 207 , поддерживают от трех до пяти баллов. Краткость (несколько пунктов) ограничивает точность и надежность, а значит, и возможности исследования. Учитывая использование больших размеров выборки, краткость по-прежнему позволит получить «положительные результаты», то есть они позволят избежать ложноотрицательной ошибки, но могут оставить неопределенными истинный масштаб и размеры эффекта. Тем не менее, краткость способствует повсеместному внедрению в повседневную практику, а появление крупномасштабных реестров данных создает возможность, которую нельзя упускать.Регулярное использование этих вопросников в клинических условиях может обеспечить полезную связь между исследованиями и практикой в целом.
OME
Традиционная картина OME является полусимптоматической, и основная проблема связана с потерей слуха и связанными с этим проблемами с речью, языком, общением, социальным участием, обучением и поведением, которые легко демонстрируются в описательных исследованиях, а не по симптомам здоровья 208 . Эти последствия в основном носят общий характер, хотя и не являются исчерпывающими для общего качества жизни.В литературе по качеству жизни пациентов с ОМЕ предпочтение отдается этим показателям когнитивной или академической успеваемости. Например, крупное продольное когортное исследование показало, что сочетание (синергизм) истории ОМ с неблагоприятной средой для социального развития дало худшие результаты по IQ 209 . Из-за важности школьного обучения для качества жизни можно было бы ожидать некоторых побочных эффектов от академических проблем к общему качеству жизни, но пока не проводилось количественного исследования случай-контроль, чтобы продемонстрировать эту связь напрямую.Среди детей старше 5 лет общий опросник из 28 пунктов (следовательно, высоконадежный) 210 показал постоянный дефицит по большинству подшкал качества жизни, даже у детей без одновременно активной ОМ. В очень небольшом неконтролируемом исследовании по ведению ОМЕ после введения вентиляционных трубок заявлено о повсеместном улучшении качества жизни, измеренном с помощью ОМ-6, по сравнению с тем, что было до операции 211 , но интерпретация неясна. Эта ограниченная литература по лечению предполагает, что эффективные вмешательства не обязательно приводят к измеримым величинам улучшения качества жизни 212 .
Рецидивирующий AOM
Крупное исследование среди детей с хроническим или рецидивирующим OM показало, что дети с рецидивирующим AOM или сочетанием рецидивирующего AOM и OME показали худшие результаты по четырем из шести предметных областей шкалы OM-6 (физические страдания, эмоциональные страдания). стресса, ограничения активности и опасения лиц, осуществляющих уход), чем у детей с одним ОМЕ 213 900 18. Было обнаружено, что у детей с ОМ в анамнезе, диагностированных в рамках первичной и вторичной медико-санитарной помощи, количество эпизодов АОМ является сильным определяющим фактором QOL 214 .Когортное исследование первичной медико-санитарной помощи подтвердило, что нарушение сна является важным коррелятом потери качества жизни у родителей детей с рецидивирующим АОМ 215 . В клинической популяции детей с рецидивирующей АОМ эффект на качество жизни дженерика был равен таковому в группе сравнения детей с астмой 216 , что является полезным показателем силы воздействия. В двух исследованиях изучается влияние того факта, что вопросники по качеству жизни заполняются доверенным лицом (опекуном), учитывая, что на качество жизни опекуна также влияют эпизоды ОМ у ребенка 214 215 .Наблюдается отчетливый эффект доза-ответ между количеством эпизодов и снижением качества жизни лица, осуществляющего уход. 216 . Введение вентиляционных трубок у детей с рецидивирующим АОМ или детям с комбинированным рецидивирующим АОМ и ОМЕ привело к значительному улучшению по шкале OM-6 213 . Недавнее исследование показало, что уменьшение количества эпизодов аденоидэктомии не привело к заметному соответствующему улучшению качества жизни у маленьких детей с рецидивирующим АОМ 217 .Вакцинация улучшила специфические, но не общие результаты КЖ 218 .
Перспективы
Сообщается о снижении заболеваемости ОМ за последнее десятилетие, что частично может быть связано с введением клинических руководств, которые подчеркивают точный диагноз и более разумное использование антибиотиков, а также введение пневмококкового конъюгата. вакцинация. Тем не менее, ОМ продолжает оставаться одним из наиболее частых заболеваний младенцев и детей и основным показанием для назначения антибиотиков и хирургических вмешательств у детей 2–4 .В связи с растущим беспокойством по поводу возникающей устойчивости к противомикробным препаратам необходимо разработать дальнейшие исследования для достижения дальнейшего сокращения использования антибиотиков при ОМ путем улучшения его диагностики и выполнения рекомендаций. Лучшее понимание патофизиологии ОМ также необходимо для разработки новых профилактических и терапевтических подходов.
Патофизиология
Необходимы дальнейшие исследования для изучения взаимосвязи между факторами риска окружающей среды, плотностью бактерий в носоглотке, образованием бактериальной биопленки, генетикой и ОМ, особенно в отношении тяжести заболевания.Специфические взаимодействия между бактериями и вирусами в носоглотке могут повышать риск АОМ у детей 26 219 . Дальнейшие исследования должны быть сосредоточены на взаимодействии вирусов и бактерий. Лучшее понимание этих сложных механизмов может привести к созданию новых бактериальных и вирусных вакцин, которые помогут снизить бремя АОМ. В настоящее время продолжаются исследования, которые фокусируются на врожденных иммунных реакциях и взаимодействиях с отопатогенами, чтобы лучше понять баланс между процессами эффективного выздоровления от инфекции и облегчения хронического воспаления.В то время как многочисленные генетические полиморфизмы были описаны в генах, кодирующих белки, участвующие в врожденном иммунитете, их клиническое значение для риска и тяжести заболевания у детей до сих пор неизвестно. Лучшее понимание взаимодействий между врожденной иммунной системой хозяина и отопатогенами может привести к более широкому диапазону вариантов лечения 220 .
Диагноз
АОМ имеет тенденцию к гипердиагностике (и, следовательно, к чрезмерному лечению), особенно в условиях первичной медико-санитарной помощи, из-за трудностей подтверждения MEE 93–95 .Улучшение диагностики MEE требует дальнейшей работы по определению оптимальных методов обучения (пневматической) отоскопии стажеров и врачей, а также по разработке экономически эффективных методов точного обнаружения MEE, таких как портативные устройства (ультразвуковое исследование или тимпанометрия). Многочастотная тимпанометрия и широкополосная акустическая передаточная функция являются многообещающими технологиями для выявления заболеваний среднего уха, но ограниченные данные ограничивают выводы об их диагностической точности 221 . Необходимы дальнейшие исследования, чтобы выяснить, обеспечивают ли эти методы какую-либо дополнительную ценность по сравнению с текущими диагностическими тестами.
Биомаркеры
К настоящему времени исследователи изучали биомаркеры в сыворотке крови и секретах носоглотки и коррелировали их с диагнозом АОМ, типами бактерий или вирусов и исходом. Высокие сывороточные уровни молекулы межклеточной адгезии 1 были обнаружены у детей с АОМ по сравнению со здоровыми детьми 222 . Во время начала АОМ уровни S100-A12 в сыворотке крови были увеличены, которые вернулись к норме во время выздоровления. 223 . У детей с АОМ высокие концентрации в сыворотке крови гранулоцитарного колониестимулирующего фактора предсказывали RSV-индуцированный АОМ, тогда как высокие концентрации IL-13 предсказывали раннюю клиническую неудачу лечения антибиотиками 224 .Повышенные сывороточные концентрации IL-10 были связаны с пневмококковой инфекцией AOM 225 . Оценка риска сывороточных биомаркеров была разработана для прогнозирования наличия и восстановления после АОМ, вызванного нетипируемым H.influenzae 226 . В носоглоточном секрете концентрации ИЛ-1В и лактатдегидрогеназы были связаны с риском развития АОМ после вирусных ИВДП 65 227 . Вместе эти данные показывают, что конкретные системные и местные биомаркеры полезны для прогнозирования развития АОМ, микробиологии и клинических исходов.Необходимы дальнейшие исследования для изучения других биомаркеров и оценки полезности определения биомаркеров в клинической практике.
Профилактика
Хотя вакцинация против S. pneumoniae была связана со снижением заболеваемости ОМ, широкое использование ПКВ было связано со сдвигом в серотипах пневмококков и повышением важности нетипируемых H. influenzae как причина АОМ 25,26,28,126–131 . Существует потребность в эффективных пневмококковых вакцинах, охватывающих больше серотипов, и в эффективных вакцинах против H.influenza e и M. catarrhalis . Теоретически вакцины на основе белков было бы проще и дешевле производить, чем конъюгированные вакцины. Существует несколько белковых вакцинных антигенов S. pneumoniae , H. influenzae и M. catarrhalis на различных стадиях развития; лицензирование этих вакцин станет дополнительной проблемой. 228–233 . Пока вакцинация против вируса гриппа является единственной вирусной вакциной, которая показала некоторую эффективность при ОМ.В будущие цели по профилактике ОМ путем предотвращения вирусных ИВДП необходимо включить вакцины против других вирусов. Значительные усилия были предприняты в разработке вакцин против RSV; многочисленные вакцины против RSV находятся в фазе I и фазе II испытаний 234 . Необходима дальнейшая работа, чтобы установить, способны ли другие вирусные вакцины предотвращать появление OM 231 . Пробиотики использовались для профилактики ОМ с некоторыми обнадеживающими результатами 154–157 , но необходимы дальнейшие исследования для определения наиболее многообещающих штаммов пробиотиков и выяснения механизмов, с помощью которых пробиотики предотвращают ОМ.В недавнем систематическом обзоре представлен обзор глобальной микробиологии AOM и OME за период с 1970 по 2014 год (ссылка 52). Существуют явные региональные и временные различия, на которые повлияло введение PCV. Следовательно, важно внедрить постоянный микробиологический надзор для отслеживания изменений в возбудителях отопатогенов.
Лечение
Примечательно, что до сих пор из большинства испытаний ОМ не включались дети, которые наиболее предрасположены к этому заболеванию: дети с синдромом Дауна и черепно-лицевыми пороками развития, такими как волчья пасть.Высококачественные исследования, оценивающие использование скрининга на ОМЕ и эффективность различных стратегий лечения у этих детей из группы риска, являются приоритетом. Текущие подходы, которые требуют дальнейшей работы, включают местные антибиотики при АОМ с выделениями из уха из-за спонтанной перфорации барабанной перепонки. Подход с применением местных антибиотиков оказался очень эффективным у детей с вентиляционными трубками 193 , но неясно, применимы ли эти результаты также к детям без трубок 235 .Кроме того, очень многообещающими являются продолжающиеся исследования транстимпанальной доставки лекарств (то есть без перфорации барабанной перепонки или трубки). На модели шиншиллы нанесение геля, содержащего антибиотик (ципрофлоксацин) на барабанную перепонку, позволило достичь концентрации антибиотика в жидкости среднего уха, достаточной для лечения АОМ 236 237 . Необходима дальнейшая работа, чтобы установить, какие методы применения наиболее практичны и эффективны для людей. Роль слуховых аппаратов и других акустических подходов, таких как усиление звукового поля, в лечении детей с ОМЕ в настоящее время не решена; существует острая необходимость в высококачественных доказательствах, особенно в отношении детей из группы риска 178 .В CSOM были протестированы различные новые адъювантные методы лечения, направленные на улучшение восстановления перфорации барабанной перепонки, включая биомолекулы для стимуляции роста перфорированных краев и биоинженерных каркасов 238 239 . Необходима дальнейшая работа, чтобы установить роль этих методов лечения в клинической практике.
Во всех областях эпидемиологии, профилактики и лечения ОМ важно, чтобы клиницисты и исследователи согласовывали определения заболеваний, методологии исследований и основные показатели результатов, чтобы результаты можно было объединять или сравнивать в будущих исследованиях (дополнительную информацию см. : // www.comet-initiative.org; http://www.ichom.org; http://www.ideal-collaboration.net; и http://www.invo.org.uk). Недавно были даны рекомендации по результатам, которые следует оценивать в исследованиях ведения ОМЕ у детей с волчьей пастью 240 . Мы поощряем разработку основных наборов результатов для всех групп пациентов и всех проявлений ОМ, включая общее воздействие. Мы настоятельно рекомендуем, чтобы с родителями и детьми систематически консультировались на соответствующем уровне детализации о целях и чтобы они участвовали в процессе планирования, а также во всех других этапах исследований в области ОМ.Повышая актуальность для детей с ОМ и их опекунов, высококачественные исследования со статистической мощностью и свободой от искажений могут получить дополнительные возможности для изменения практики к лучшему.
Средний отит у детей (острый)
2007; 2007: 0301.
Опубликовано в Интернете 1 августа 2007 г.
Резюме
БОЛЬ По сравнению с плацебо: антибиотики могут уменьшить боль и другие симптомы АОМ через 2–14 дней по сравнению с плацебо (доказательства очень низкого качества).ПОБОЧНЫЕ ДЕЙСТВИЯ Антибиотики увеличивают риск рвоты, диареи или сыпи по сравнению с плацебо.
Преимущества
Мы нашли пять систематических обзоров. Первый систематический обзор (дата поиска 1992 г.) выявил четыре РКИ (535 детей в возрасте от 4 месяцев до 18 лет), в которых сравнивали антибиотики и плацебо у детей, получавших анальгетики или другие средства облегчения симптомов. АОМ определялся как выпуклость или помутнение барабанной перепонки с эритемой или без нее, сопровождающееся по крайней мере одним из следующих признаков: лихорадка, боль в ухе, раздражительность, оторея, летаргия, анорексия, рвота, диарея и отсутствие или плохая подвижность барабанной перепонки. мембрана.Было обнаружено значительное увеличение скорости исчезновения симптомов с помощью ряда антибиотиков (цефалоспорины, эритромицин, пенициллины, ко-тримоксазол) через 7–14 дней лечения по сравнению с плацебо (ОРЗ 13,7%, 95% ДИ от 8,2% до 19,2%). %; NNT 7, 95% ДИ от 5 до 12). Второй систематический обзор (дата поиска 1997 г., 741 ребенок в возрасте до 2 лет) выявил четыре РКИ, в которых сравнивали антибиотики (пенициллин, сульфонамид, амоксициллин / клавулановая кислота [ко-амоксиклав]) с одним плацебо или с плацебо и миринготомией.Три РКИ основывались на диагностике АОМ по отоскопическим признакам барабанной перепонки и клинических признаках острой инфекции, а одно РКИ основывалось на диагностике только по результатам отоскопии. Обзор не обнаружил значительных различий между антибиотиками и плацебо в улучшении симптомов в течение 7 дней (OR 1,31, 95% ДИ 0,83–2,08). В третьем систематическом обзоре (дата поиска 1999 г., 5 РКИ, 1518 детей в возрасте от 4 недель до 18 лет) сравнивались эффекты антибиотиков (ампициллин, амоксициллин) по сравнению с плацебо или наблюдением.АОМ определяли как наличие излияния в среднем ухе в сочетании с быстрым появлением одного или нескольких признаков или симптомов воспаления среднего уха и классифицировали как неосложненный АОМ, когда он ограничивался расщелиной среднего уха. Клиническая неудача определялась как наличие боли, лихорадки, выпота в среднем ухе, клинических признаков среднего отита или гнойных осложнений, таких как мастоидит. Обзор показал, что антибиотики (ампициллин, амоксициллин) значительно снижают частоту клинических неудач в течение 2-7 дней по сравнению с плацебо или наблюдательным лечением (ARR 12.3%, 95% ДИ от 2,8% до 21,8%; NNT 8, 95% ДИ от 5 до 36). В четвертом систематическом обзоре (дата поиска 2003 г., 8 РКИ, 2287 детей в возрасте от 6 месяцев до 15 лет) сравнивали раннее использование антибиотиков (эритромицин, пенициллины, сульфаниламиды) и плацебо. АОМ был определен как острая боль в ухе с по крайней мере одной аномальной барабанной перепонкой, отоскопическим выпотом в среднем ухе и общими признаками и симптомами. Боль оценивалась с использованием отчета родителей / оценочной карты / дневника или клинической оценки через 4 дня. Обзор показал, что антибиотики значительно снижают долю детей, все еще испытывающих боль через 2–7 дней после обращения, по сравнению с плацебо (182/1169 [16%] с антибиотиками против 248/1118 [22%] с плацебо; ARR 7%, 95% ДИ 3.От 4% до 9,8%; ОР 0,30, 95% ДИ от 0,19 до 0,40; NNT 15, 95% ДИ от 11 до 30). Кроме того, было обнаружено, что у значительно меньшего числа детей наблюдалась контралатеральная АОМ с антибиотиками (35/329 [11%] с антибиотиками против 56/337 [17%] с плацебо; ARR 6%, 95% доверительный интервал от 1,0% до 11%; ОР 0,65, 95% ДИ 0,45–0,94). Обзор не выявил значительных различий между группами в частоте повторных рецидивов АОМ (187/864 [21,6%] с антибиотиками против 175/804 [21,8%] с плацебо; ОР 0,99, 95% ДИ 0.83–1,19), аномальная тимпанометрия через 1 месяц (85/234 [36%] с антибиотиками против 91/238 [38%] с плацебо; ОР 0,94, 95% ДИ 0,74–1,19) или аномальная тимпанометрия через 3 месяца (38/182 [21%] с антибиотиками против 49/188 [27%] с плацебо; ОР 0,80, 95% ДИ 0,55–1,16). Четыре РКИ (717 детей) сообщили об исходах боли (отчет родителей о боли или дневник симптомов) через 24 часа после обращения. Все четыре РКИ не выявили значительных различий в исходах боли при приеме антибиотиков и плацебо (ОР 1.02, 95% ДИ от 0,85 до 1,22). В обзоре был обнаружен только один зарегистрированный случай мастоидита во включенных РКИ, который произошел в группе, получавшей пенициллин. Пятый систематический обзор был единственным систематическим обзором для метаанализа на уровне пациентов (1643 ребенка в возрасте от 6 месяцев до 12 лет с AOM). ; 6 РКИ, 3 из которых были включены в четвертый систематический обзор) сравнивали антибиотики с плацебо (4 РКИ, 1105 детей) или немедленные и отсроченные антибиотики (2 РКИ, 538 детей) с целью выявления подгрупп детей, которые могли бы получить больше пользы. чем другие от антибиотиков.Обзор определил первичный результат как расширенный курс АОМ, состоящий из боли, лихорадки или и того, и другого через 3–7 дней. Было обнаружено, что при последующем наблюдении в течение 3–7 дней у детей младше 2 лет с двусторонней АОМ антибиотики значительно снижали долю детей, у которых была боль, лихорадка или и то, и другое, по сравнению с плацебо (42/126 [30%] с антибиотики против 74/134 [55%] с плацебо; ОР 0,64, 95% ДИ от 0,62 до 0,80). Различия у детей младше 2 лет с односторонним АОМ и у детей старше 2 лет с односторонним или двусторонним АОМ не были значительными.
Harms
Два систематических обзора не дали информации о побочных эффектах. Третий систематический обзор показал, что побочные эффекты, в первую очередь со стороны желудочно-кишечного тракта, чаще встречались у детей, принимавших цефиксим, чем у детей, принимавших амоксициллин или ампициллин (5 РКИ, общее количество участников не сообщалось; ОРЗ 8,4%, 95% доверительный интервал от 3,8% до 13,1%; NNH 12, 95% ДИ от 8 до 27) и чаще встречались у детей, принимавших амоксициллин / клавуланат (исходный состав), чем у детей, принимавших азитромицин (3 РКИ, общее количество участников не сообщалось; ARI 18.0%, 95% ДИ от 8,0% до 28,0%; NNH 6, 95% ДИ от 4 до 13). Четвертый систематический обзор показал, что антибиотики значительно повышают риск рвоты, диареи или сыпи по сравнению с плацебо (689 детей в возрасте от 6 месяцев до 15 лет; AR 57/345 [17%] с антибиотиками v 38/353 [11]. %] с плацебо; ОР 1,55, 95% ДИ от 1,11 до 2,16; NNH 17, 95% ДИ от 9 до 152). В пятом систематическом обзоре напрямую не сравнивались побочные эффекты между антибиотиками и плацебо или между немедленными и отсроченными антибиотиками.
Существенные изменения
Антибиотики в сравнении с плацебо при АОМ у детей Добавлен один систематический обзор, в котором обнаружено, что антибиотики были наиболее эффективны у детей в возрасте до 2 лет с двусторонним АОМ по сравнению с детьми старшего возраста или детьми с односторонним АОМ. Категоризация: Компромисс между пользой и вредом.
Детские ушные инфекции (средний отит)
Что такое детские ушные инфекции (средний отит)?
Инфекция уха или средний отит — это инфекция №1 причина, по которой родители приводят ребенка к врачу. В то время как ушные инфекции у взрослых встречаются редко, у 75 процентов детей развивается ушная инфекция к 3 годам.
Какие бывают типы детских инфекций уха (средний отит)?
Существует три основных типа среднего отита, каждый со своим набором симптомов:
Острый средний отит (АОМ)
Острый средний отит (АОМ) — это наиболее распространенный тип ушной инфекции, также известный как «боль в ухе».»АОМ поражает среднее ухо, вызывая боль. Иногда это сопровождается лихорадкой.
Средний отит с выпотом (OME)
Средний отит с выпотом (OME) возникает, когда жидкость остается в ловушке после того, как инфекция прошла. У вашего ребенка могут не проявляться симптомы, хотя врач вашего ребенка сможет диагностировать ОМЕ.
Хронический средний отит с выпотом (COME)
Хронический средний отит с выпотом (ХРОНИК) возникает, когда жидкость с течением времени остается в среднем ухе.Если это произойдет, ваш ребенок не сможет предотвратить новые инфекции. Это также может повлиять на слух. COME широко известно как «ухо пловца».
Каковы признаки и симптомы детских инфекций уха (отита)?
Инфекция уха или средний отит — это причина номер 1, по которой родители приводят своего ребенка к врачу. Хотя большинство ушных инфекций в конечном итоге проходят сами по себе, иногда необходимо обратиться к врачу.
Общие симптомы ушной инфекции включают:
- Дергать или дергать за один или оба уха
- Плач
- Затруднения со сном
- Нарушение слуха тихих звуков
- Выделение жидкости из уха
- Проблемы с балансом
- Лихорадка (чаще встречается у младенцев и детей ясельного возраста)
Отведите ребенка к врачу, если у него наблюдаются следующие симптомы:
- Температура выше 100.4 ° F
- Выделения из ушей с кровью или гноем
- Уже диагностировали ушную инфекцию, и его симптомы либо не улучшились, либо ухудшились
- Повышенная температура у детей младше 3 месяцев
Как диагностируются детские ушные инфекции (средний отит)?
Поскольку ушные инфекции чаще всего возникают после болезни, врач вашего ребенка спросит вас, не болел ли ваш ребенок в последнее время или болел горло. Если ответ положительный, врач ответит на вопросы о вышеуказанных симптомах.Например, ваш ребенок дергал себя за уши или у него были проблемы со сном?
Если врач подозревает инфекцию уха, он с помощью приспособления с подсветкой, известного как отоскоп, осмотрит барабанную перепонку вашего ребенка на предмет покраснения или вздутия. Врач также может использовать пневматический отоскоп, который выпускает струю воздуха в слуховой проход вашего ребенка, чтобы проверить, есть ли жидкость за барабанной перепонкой. Барабанная перепонка с жидкостью позади нее будет оставаться более статичной, чем нормальная барабанная перепонка.
Если результаты вышеуказанных тестов неубедительны, ваш врач может провести тест, известный как тимпанометрия.Врач вставит в ухо вашего ребенка инструмент, называемый тимпанометром — мягкой вилкой, содержащей крошечный микрофон и динамик. Устройство использует звуки и давление воздуха для измерения гибкости барабанной перепонки при различных давлениях.
Если боль в ухе у вашего ребенка не сопровождается сильной лихорадкой или болью, врач может посоветовать подождать день или два, чтобы увидеть, исчезнут ли симптомы. Большинство инфекций уха (средний отит) не нуждаются в лечении. Если симптомы сохраняются более 48 или 72 часов, чаще всего требуется лечение.
Каковы причины детских инфекций уха (отита)?
Инфекция уха обычно поражает среднее ухо и чаще всего вызывается бактериями. В результате за барабанной перепонкой накапливается жидкость и слизь, что вызывает давление и, в конечном итоге, боль.
Большинство ушных инфекций возникает в результате респираторной инфекции, такой как простуда или боль в горле. При бактериальных инфекциях бактерия распространяется в среднее ухо, вызывая ушную инфекцию. При вирусных инфекциях бактерии могут «попасть» в среднее ухо, что приведет к вторичной инфекции.
Как лечатся детские ушные инфекции (средний отит)?
Профилактика
Центры по контролю и профилактике заболеваний (CDC) рекомендуют следующее, чтобы помочь предотвратить ушные инфекции у детей:
- Избегайте воздействия на ребенка пассивного курения или загрязнения воздуха
- Убедитесь, что детям сделаны последние прививки
- На грудном вскармливании 12 месяцев и более (если возможно)
- Кормите детей из бутылочки в вертикальном положении
Лекарство
Если врач вашего ребенка диагностирует ушную инфекцию, он может прописать антибиотик.Антибиотики, такие как амоксициллин, обычно принимают в течение недели или 10 дней. Важно, чтобы ваш ребенок принимал точную дозировку в течение всего времени, даже если симптомы улучшатся.
Ваш врач может также порекомендовать безрецептурные обезболивающие, такие как ибупрофен или парацетамол. Иногда также используются ушные капли. (Аспирин не рекомендуется из-за того, что он связан с синдромом Рея у некоторых детей.)
Если инфекция вызвана вирусом, антибиотики не помогут и могут даже вызвать побочные эффекты, такие как диарея, сыпь или тошнота.Вирусные инфекции пройдут сами собой. Убедитесь, что ваш ребенок много отдыхает. Лекарства, отпускаемые без рецепта, также могут помочь при симптомах. Независимо от лечения, важно отвести ребенка на контрольный прием, чтобы врач мог убедиться, что инфекция прошла.
Испытание терапии острого среднего отита (ОСО) у детей раннего возраста — Просмотр полного текста
Клиническая неудача при посещении врача определяется как неспособность достичь существенного улучшения симптомов или ухудшение отоскопических признаков, либо и то, и другое.
Клиническая неудача к окончанию терапевтического визита определяется как неспособность достичь полного или практически полного исчезновения симптомов и отоскопических признаков, но без учета сохранения выпота в среднем ухе.
Родитель оценил каждый из 7 симптомов (дергание за ухо, плач, раздражительность, трудности со сном, снижение активности, снижение аппетита и лихорадка) на 0, 1 или 2 (нет, немного, много) и записал оценки в дневник после регистрации в День 1, два раза в день в дни 2 и 3, затем один раз в день в дни 4-7.Каждый набор оценок был суммирован, чтобы получить оценку AOM-SOS как меру тяжести симптомов. Максимально возможный балл составлял 14, а минимальный — 0.
Родитель оценил каждый из 7 симптомов (дергание за ухо, плач, раздражительность, трудности со сном, снижение активности, снижение аппетита и лихорадка) на 0, 1 или 2 (нет, немного, много) и записал оценки в дневник после регистрации в День 1 и два раза в день, 2-й и 3-й дни.Каждый набор оценок суммировался для получения оценки тяжести симптомов острого среднего отита (AOM-SOS). Мы сравнили баллы AOM-SOS ребенка в первые 72 часа с его / ее баллами при зачислении, чтобы определить, ухудшились ли симптомы ребенка (баллы увеличились), остались неизменными или улучшились (баллы остались такими же или уменьшились).
Родителей попросили заполнить помощь памяти в течение первых 10 дней после начала лечения. учиться.Один из участников попросил их записать лекарства, которые вводили ребенку в дополнение к исследуемому лекарству. Представленные данные показывают среднее количество раз, когда вводили анальгетик, то есть ибупрофен или ацетаминофен.
Анализ ограничивался теми нежелательными явлениями, которые были идентифицированы как связанные либо с исследуемым препаратом, либо с противомикробными препаратами, назначенными детям, которые не прошли лечение, или как осложнение острого среднего отита.
Возбудители АОМ определены как Streptococcus Pneumoniae или Haemophilus Influenzae, или Moraxella Catarrhalis, или Streptococcus Pyogenes. Культуры из носоглотки были получены в конце терапевтического визита.
Возбудители АОМ определены как Streptococcus Pneumoniae или Haemophilus Influenzae, или Moraxella Catarrhalis, или Streptococcus Pyogenes. Культуры из носоглотки были получены при контрольном визите.
Для тимпанограмм со значениями высоты, давления воздуха в среднем ухе и ширины градиента вероятность выпотевания среднего уха (MEE) оценивалась с применением алгоритма, разработанного Smith et al.Если тимпанограмма была плоской и не имела напечатанных значений для трех полей, вероятность MEE оценивалась в 0,82 на основании доли ушей с плоскими графиками, которые были обнаружены отоскопическим методом Смита и др., Чтобы иметь MEE.
Для тимпанограмм со значениями высоты, давления воздуха в среднем ухе и ширины градиента вероятность выпотевания среднего уха (MEE) оценивалась с применением алгоритма, разработанного Smith et al. Если тимпанограмма была плоской и не имела напечатанных значений для трех полей, вероятность MEE оценивалась в 0,82 на основании доли ушей с плоскими графиками, которые были обнаружены отоскопическим методом Смита и др., Чтобы иметь MEE.
Для тимпанограмм со значениями высоты, давления воздуха в среднем ухе и ширины градиента вероятность выпотевания среднего уха (MEE) оценивалась с применением алгоритма, разработанного Smith et al. Если тимпанограмма была плоской и не имела напечатанных значений для трех полей, вероятность MEE оценивалась в 0,82 на основании доли ушей с плоскими графиками, которые были обнаружены отоскопическим методом Смита и др., Чтобы иметь MEE.
При каждом посещении родителей спрашивали, водили ли они своего ребенка к его / ее лечащему врачу с момента последнего контакта. Также были просмотрены медицинские записи.
При каждом посещении мы спрашивали родителей, нужно ли им отвозить ребенка в отделение неотложной помощи. Мы также проверили медицинские записи, чтобы обеспечить еще более точную отчетность.
Это количество раз, когда в ходе исследования ребенку требовалось лечение антибиотиком, отличным от лекарственного препарата для слепого исследования.
При каждом посещении родителя или родителей спрашивали, не стало ли из-за болезни их ребенка причиной пропуска рабочего или неполного рабочего дня одним из родителей. Общее количество посещений суммируется для всех участников в соответствующих группах лечения.
При каждом посещении родителя или родителей спрашивали, заставила ли их болезнь их ребенка обратиться в альтернативный детский сад. Общее количество посещений суммируется для всех участников в соответствующих группах лечения.
Родителей попросили обвести выражение, которое лучше всего отражает их удовлетворенность исследуемым лекарством. Этим выражениям присвоено значение: очень неудовлетворен = 1, частично не удовлетворен = 2, ни удовлетворен, ни неудовлетворен = 3, частично удовлетворен = 4 и очень доволен = 5.
Родителей попросили обвести выражение, которое лучше всего отражает их удовлетворенность исследуемым лекарством. Этим выражениям присвоено значение: очень неудовлетворен = 1, частично не удовлетворен = 2, ни доволен, ни недоволен = 3, частично удовлетворен = 4 и очень доволен = 5.
Родителей попросили обвести выражение, которое лучше всего отражает их удовлетворенность исследуемым лекарством. Этим выражениям присвоено значение: Очень неудовлетворен = 1, Скорее неудовлетворен = 2, Ни доволен, ни недоволен = 3, Скорее удовлетворен = 4 и Очень доволен = 5.
Отит Медиа | Условия | Государственное здравоохранение Пенсильвании,
Инфекция среднего уха
Средний отит — это инфекция среднего уха, которая возникает, когда заполненное воздухом пространство за барабанной перепонкой инфицируется и заполняется жидкостью.Заболевание широко распространено в раннем детстве, по крайней мере однажды затрагивая 80% всех детей в возрасте до 3 лет.
Существует несколько типов среднего отита, в том числе:
- Острый средний отит : инфекция, которая возникает быстро, когда инфицированная жидкость попадает в ловушку за барабанной перепонкой вашего ребенка
- Хронический средний отит с излиянием : наличие жидкости за барабанной перепонкой вашего ребенка, которая остается в течение длительного времени или возвращается повторно.Жидкость не инфицирована и может не вызывать симптомов. Ваш врач может увидеть жидкость с помощью инструмента, который позволяет ему видеть за барабанной перепонкой вашего ребенка.
- Средний отит с выпотом : отек и скопление жидкости за барабанной перепонкой вашего ребенка, которое не включает инфекцию
Бактерии или вирус в среднем ухе могут вызывать средний отит. Жидкость может легче накапливаться в ушах детей, потому что их евстахиевы трубы короче и более горизонтальны, что затрудняет отток жидкости.Воздействие вторичного табачного дыма и посещение детских садов также может повысить предрасположенность детей к ушным инфекциям.
Симптомы, диагностика и перспективы
Основные признаки ушной инфекции — боль и потеря слуха. Другие симптомы включают:
- Трение или дергание за уши
- Повышенная раздражительность
- Проблемы со сном или боли в ушах по ночам
- Дренаж уха
- Потеря слуха
- Плохой баланс
- Плохое питание
Средний отит обычно диагностируется педиатром вашего ребенка или отоларингологом, врачом, имеющим специальную подготовку по уходу за ухом, носом и горлом.
Обследование на средний отит может включать:
- Обследование с помощью пневматического отоскопа, который слегка продувает воздухом барабанную перепонку вашего ребенка для измерения ее движения
- Тимпанометрия для измерения подвижности барабанной перепонки у ребенка
- Акустическая рефлектометрия для измерения того, насколько звук отражается от барабанной перепонки вашего ребенка, чтобы определить количество захваченной жидкости
- Оценка слуха, понимания речи и языка вашего ребенка
Большинство инфекций среднего уха исчезнут со временем и с помощью лекарств.Длительный отит без лечения может вызвать инфекции в других областях, повлиять на развитие речи и языка и привести к необратимой потере слуха.
Отитус (ушные инфекции) и осложнения
Что такое отит?
Отит — это ушная инфекция. Существует два типа: наружный отит (инфекция наружного уха) и средний отит (инфекция среднего уха).
Что такое наружный отит?
Наружный отит — это инфекция наружного слухового прохода.Другое название этой инфекции — «ухо пловца», поскольку эта инфекция может быть связана с контактом с водой. Это может сделать кожу более восприимчивой к заражению бактериями, дрожжами и грибками. Симптомы включают покраснение и отек кожи в слуховом проходе, сильную боль в ушном канале и дренаж. Лечение этой инфекции включает введение ушных капель антибиотиками или противогрибковыми препаратами и, возможно, пероральные (внутрь) антибиотики. Профилактика рекомендуется в повторяющихся случаях. Профилактические процедуры могут включать полоскание ушей водой и белым уксусом, смешанным в соотношении 50/50, после купания.Готовые ушные капли для этой цели также продаются в различных аптеках, хотя они могут содержать спирт, который может вызвать дополнительное раздражение.
Что такое средний отит?
Средний отит также известен как инфекция среднего уха (инфекция в пространстве за барабанной перепонкой). У детей отит — одна из самых распространенных инфекций. Более чем у 90% всех детей к двухлетнему возрасту будет хотя бы одна инфекция. Есть две распространенные формы: 1) повторяющиеся «острые» инфекции или 2) длительные «хронические» инфекции.Постоянная жидкость за барабанной перепонкой известна как средний отит с выпотом.
Что вызывает средний отит?
Инфекции уха могут быть вызваны бактериями или вирусами. Факторы риска включают дневной уход (обычно с более чем десятью детьми) и курение дома. Аллергия может способствовать заболеванию ушей, но обычно не является прямой причиной инфекций. Врожденные синдромы, такие как синдром Дауна, Тричера-Коллинза и пациенты с расщелиной неба (Пьер-Робен), также имеют больше инфекций из-за трудностей с выравниванием давления за барабанной перепонкой.
Насколько распространен средний отит?
Инфекции среднего уха — наиболее частая причина, по которой дети обращаются к врачу. К трем годам у большинства детей была по крайней мере одна ушная инфекция, а у 30% детей было три или более эпизода. Если ушные инфекции начинаются в возрасте до 6 месяцев, ваш ребенок может быть «предрасположен к отиту» и в первые три года жизни перенесет больше инфекций, чем обычно. Кроме того, инфекции у новорожденных могут привести к более серьезным осложнениям среднего отита по сравнению с детьми более старшего возраста.(См. Ниже дополнительную информацию об осложнениях отита)
Как мне узнать, есть ли у моего ребенка ушные инфекции?
Ушные инфекции у некоторых детей очень болезненны. Обычно сопутствующие симптомы включают в себя тянущие за уши, повышенную раздражительность или изменения поведения, пробуждение ночью, лихорадку, снижение аппетита, нежелание лежать ровно или потерю равновесия. Некоторые дети не испытывают дискомфорта или почти не испытывают дискомфорта, и ушные инфекции у этих детей могут быть выявлены только при обычных посещениях врача или в рамках обследования при другой жалобе.
Когда мне следует обратиться к врачу?
Если у вашего ребенка есть признаки и симптомы ушной инфекции, без промедления обратитесь к педиатру. Хотя врачи могут расходиться во мнениях относительно того, как лечить ушные инфекции, важно, чтобы за вашим ребенком внимательно наблюдали, пока инфекция уха полностью не исчезнет. Это означает, что инфекция, а также любая оставшаяся жидкость в среднем ухе исчезли.
Какие осложнения возникают при нелеченном среднем отите?
Средний отит часто проходит без лечения.Однако возможные осложнения нелеченого среднего отита включают отверстие (перфорацию) барабанной перепонки, потерю слуха и мастоидит (см. Раздел ниже). Еще более опасные для жизни осложнения, такие как менингит (инфекция в жидкости, окружающей мозг), абсцесс мозга (гнойный карман в головном мозге) и / или сгустки крови в венах головного мозга, встречаются нечасто, но могут возникать.
Из-за серьезности этих возможных осложнений многие врачи рекомендуют лечить большинство ушных инфекций антибиотиками.
Что такое мастоидит?
Мастоидит — это инфекция или воспаление сосцевидного отростка (большая твердая шишка за ухом). Внутри сосцевидного отростка есть «соты» (как в улье), заполненные воздухом. Мастоидит возникает, когда средний отит распространяется на эту заполненную воздухом область внутри сосцевидного отростка. Это осложнение среднего отита сегодня встречается редко; из-за успеха антибиотиков в лечении ушных инфекций. Подозрение на мастоидит возникает, когда у пациента появляется покраснение, болезненность и припухлость за ухом.Для лечения этой инфекции используются антибиотики (обычно в вену). Если антибиотики неэффективны, рассматривается мастоидэктомия.
Какие существуют варианты лечения ушных инфекций?
Поскольку большинство ушных инфекций болезненны или могут привести к осложнениям, наиболее распространенным лечением являются антибиотики и обезболивающие (тайленол, ибупрофен или обезболивающие ушные капли). Если инфекция тяжелая, может потребоваться укол, чтобы быстрее уменьшить симптомы.
Противоотечные средства и антигистаминные препараты не помогли избавиться от инфекций уха, если только у ребенка нет значительной аллергии, способствующей развитию инфекции уха.
Если ушные инфекции продолжают повторяться, но полностью исчезают между ними, ваш педиатр или семейный врач может порекомендовать профилактическую (превентивную) терапию. Это включает ежедневные низкие дозы антибиотиков (амоксициллин или гантризин) в течение 4-6 недель. Это не рекомендуется детям в дневных учреждениях.
Если у вашего ребенка непроницаемая жидкость, длительная антибактериальная терапия не требуется. У девяноста процентов детей из среднего уха выделяется стойкая жидкость в течение 3 месяцев после заражения.
Когда мне следует обратиться к специалисту по уху, носу и горлу?
Если вам интересно, когда ваш ребенок должен быть осмотрен специалистом, ниже приведены рекомендации, которые были совместно приняты Американской академией педиатрии и Американской академией отоларингологии (врачи уха, носа и горла):
- Если у вашего ребенка три или более инфекций в возрасте до шести месяцев.
- Если у вашего ребенка четыре инфекции за шесть месяцев или
- Если у вашего ребенка шесть или более инфекций в год.
- Если у вашего ребенка жидкость на протяжении более трех месяцев с сопутствующей потерей слуха.
- Если у вашего ребенка признаки значительной потери слуха.
В каких случаях следует учитывать пробирки?
Тимпаностомические трубки (трубки) могут быть предложены, если вашему ребенку не удалось выздороветь с помощью антибиотиков или если у вашего ребенка нет жидкости, которая не выводится через соответствующий промежуток времени. Трубки особенно полезны для устранения потери слуха из-за скопления жидкости за барабанной перепонкой.
Тимпаностомические трубки — это небольшие пластиковые или силастиковые трубки, которые обеспечивают более нормальное движение воздуха за барабанной перепонкой (рис. 2). Трубки обычно выпадают из уха (по мере роста барабанной перепонки) в течение одного-двух лет, если врач не назвал их «постоянными».
Установка трубок происходит через слуховой проход под кратковременным (от пяти до десяти минут) общим наркозом и редко требует анализа крови или внутривенного вливания. Процедура безболезненна и позволяет вашему ребенку вернуться к нормальной жизнедеятельности после выписки из больницы.
Хотя вы можете услышать много «советов» о трубках от семьи, друзей и соседей, поговорите со своим врачом о плане лечения, который лучше всего подходит для вашего ребенка.
Для получения дополнительной информации см. Часто задаваемые вопросы о тимпаностомических трубках.
Что будет делать специалист по ушам, носу и горлу?
Специалист по ушам, носу и горлу поможет определить, может ли хирургическая процедура быть полезной для вашего ребенка.
ТИМПАНОСТОМИЧЕСКИЕ ТРУБКИ могут быть предложены, когда вашему ребенку не удалось выздороветь с помощью антибиотиков или если у вашего ребенка нет жидкости, которая не выводится через определенное время.Трубки особенно полезны для обращения вспять потери слуха из-за скопления жидкости за барабанной перепонкой.
Специалист по уху, носу и горлу также может быть проконсультирован для выполнения миринготомии (отвода жидкости из среднего уха через барабанную перепонку). Это может быть использовано для определения конкретного типа бактерий, вызывающих инфекцию. Также он полезен при остром (гнойном) среднем отите, при котором воспаляется ЛИЦЕВОЙ НЕРВ.
Иногда может быть рекомендована АДЕНОИДЭКТОМИЯ, если инфекции уха тесно связаны с насморком, кашлем, заложенностью носа и другими симптомами носовых пазух.
АДЕНОИДЭКТОМИЯ также обычно рекомендуется, когда детям требуется второй набор тимпаностомических трубок.
При тяжелых инфекциях, когда также поражен сосцевидный отросток, может быть показана мастоидэктомия.
Средний отит — обзор
Средний отит
Средний отит (ОМ) — это воспаление среднего уха. M. catarrhalis был признан предполагаемым патогеном ОМ в 1980-х годах, и с тех пор количество зарегистрированных случаев заболевания растет, особенно среди детей.Примерно 80% детей перенесли эпизод острого среднего отита (ОМА) в первые 3 года жизни. Это одна из наиболее частых причин обращения к врачу и назначения детям антибиотиков (Murphy and Parameswaran, 2009). Таким образом, ОМА оказывает большое влияние на здоровье детей.
Культура жидкости среднего уха (MEF), полученная с помощью тимпаноцентеза, является стандартом этиологической диагностики (Verduin et al., 2002; Murphy and Parameswaran, 2009; Sillanpää et al., 2016). Наиболее частыми бактериями, вызывающими ОМА, являются Streptococcus pneumoniae , нетипируемые Haemophilus influenzae и M. catarrhalis . Примерно от 15 до 20% случаев ОМА, изолированного от MEF, вызывается M. catarrhalis (Murphy and Parameswaran, 2009). ОМА, вызываемый M. catarrhalis , клинически более мягок и менее вирулентен, чем вызываемый S. pneumoniae (Palmu et al., 2004; Murphy and Parameswaran, 2009).
Существует связь между колонизацией носоглотки и ОМА.Носительство основных патогенов ОМА через носоглотку может нести повышенный риск ОМА (Faden et al., 1991). Относительно часто после вирусной инфекции носоглотки появляется ОМА. Это связано с тем, что мукоцилиарный клиренс среднего уха менее эффективен, чем в нормальной ситуации, из-за того, что бактерии дольше остаются в жидком ухе и размножаются, вызывая ОМА (Owen, 2002).
Клинические проявления ОМА включают острое начало оталгии, наличие MEF или воспаления с или без других неспецифических симптомов, таких как лихорадка, ринит или рвота.Для бактериального ОМА характерно вздутие барабанной перепонки с гнойной жидкостью. Это лучший предиктор ОМА, но он не всегда присутствует (Lieberthal et al., 2013; Ngo et al., 2016). Тимпаноцентез и посев не всегда возможны и не выполняются в плановом порядке. Это потому, что в большинстве случаев диагноз устанавливается по признакам и симптомам. Эти характеристики не позволяют дифференцировать этиологический агент, поэтому обычно ОМА лечат эмпирически (Verduin et al.


 Именно поэтому второе название этой болезни – «ухо пловца». Травма кожи наружного слухового прохода — помимо наличия в воде инфекции должны быть и местные условия, предрасполагающие к развитию воспаления: микротрещины кожи и т.д. Иначе каждый наш контакт с некипяченой водой заканчивался бы развитием воспаления в ухе.
Именно поэтому второе название этой болезни – «ухо пловца». Травма кожи наружного слухового прохода — помимо наличия в воде инфекции должны быть и местные условия, предрасполагающие к развитию воспаления: микротрещины кожи и т.д. Иначе каждый наш контакт с некипяченой водой заканчивался бы развитием воспаления в ухе.
 Обычно заболевание начинается с боли, которую можно описать как стреляющую (дети, которые еще не научились говорить, плачут в тот момент, когда боль резко усиливается и успокаиваются, когда она стихает). Повышается температура, а через 1-3 дня из уха выделяется гной. Обычно при этом состояние больного улучшается, температура снижается, боль несколько стихает или исчезает полностью. Истечение гноя связано с прорывом его через барабанную перепонку. Это благоприятное развитие процесса, на фоне проводимого лечения отверстие в перепонке зарастает, слух не страдает. Однако не всегда происходит так, как описано. Гной иногда не находит выхода, что чревато распространением инфекции внутрь, в полость черепа. Может развиться менингит, абсцесс мозга.
Обычно заболевание начинается с боли, которую можно описать как стреляющую (дети, которые еще не научились говорить, плачут в тот момент, когда боль резко усиливается и успокаиваются, когда она стихает). Повышается температура, а через 1-3 дня из уха выделяется гной. Обычно при этом состояние больного улучшается, температура снижается, боль несколько стихает или исчезает полностью. Истечение гноя связано с прорывом его через барабанную перепонку. Это благоприятное развитие процесса, на фоне проводимого лечения отверстие в перепонке зарастает, слух не страдает. Однако не всегда происходит так, как описано. Гной иногда не находит выхода, что чревато распространением инфекции внутрь, в полость черепа. Может развиться менингит, абсцесс мозга.
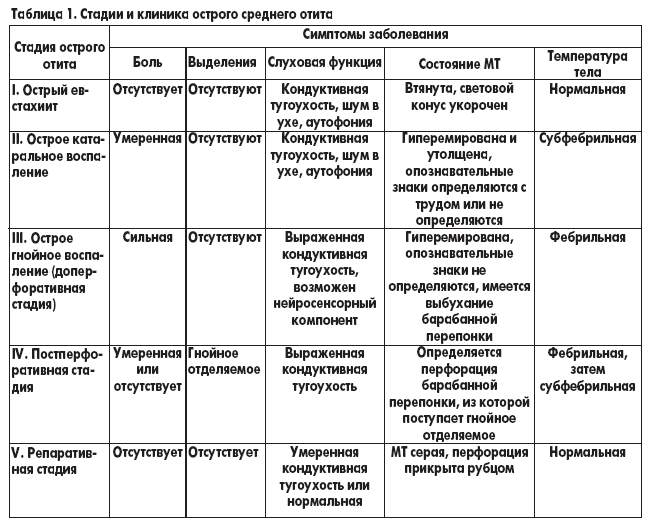 Наиболее опасный, но, к счастью, довольно редкий вид отитов. Как правило, появляется в том случае, если по каким-то причинам не удалось остановить развитие среднего отита и инфекция попала во внутреннее ухо. Распознать его можно по возникающему сильному головокружению (оно появляется из-за того, что инфекция поражает вестибулярный аппарат, также расположенный во внутреннем ухе).
Наиболее опасный, но, к счастью, довольно редкий вид отитов. Как правило, появляется в том случае, если по каким-то причинам не удалось остановить развитие среднего отита и инфекция попала во внутреннее ухо. Распознать его можно по возникающему сильному головокружению (оно появляется из-за того, что инфекция поражает вестибулярный аппарат, также расположенный во внутреннем ухе). Некоторые бактерии (например, пневмококки и гемофильные палочки), вызывающие отит, также способны вызвать воспаление мозговых оболочек.
Некоторые бактерии (например, пневмококки и гемофильные палочки), вызывающие отит, также способны вызвать воспаление мозговых оболочек.