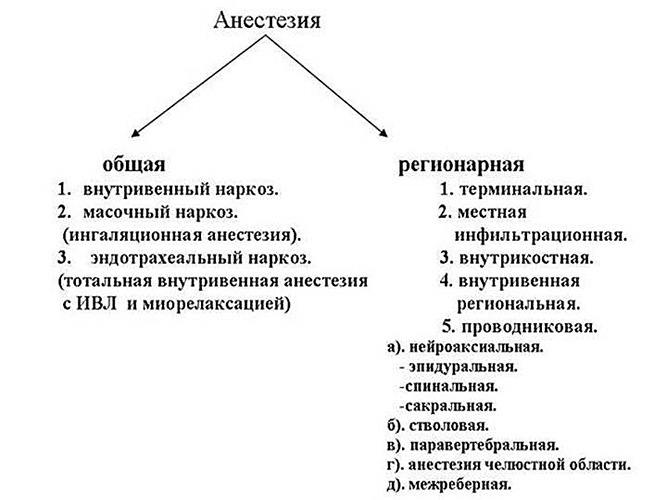
Виды наркоза – спинальная и эпидуральная анестезия, эндотрахеальный и местный наркоз
Виды наркоза – общий, внутривенный и эпидуральный
Наркоз – это обезболивание, которое дает возможность врачу оказать хирургический вид медицинской помощи. Специалисты используют в своей работе различные виды наркоза, конкретный выбор зависит от тяжести проводимой операции, общего состояния здоровья пациента и других факторов.
Ингаляционный наркоз
Это наиболее часто применяемый вид наркоза, который отличается простотой выполнения, относительно легкой управляемостью и кратковременностью действия, что важно для проведения небольших оперативных вмешательств. Ингаляционный наркоз – это введение наркотических средств посредством маски, которая обеспечивает их поступление в органы дыхательной системы. Чаще всего для проведения этого вида наркоза используют Наркотан, закись азота, Трилен, Фторотан и Этран. Существует определенная проблема – для достижения нужного результата необходимо, чтобы действие наркоза было глубоким, а это чревато серьезными осложнениями.
Внутривенный наркоз
Этот вид обезболивания относится к неингаляционным видам наркоза, которые характеризуются продолжительным действием и большей глубиной воздействия по сравнению с ингаляционным наркозом. Внутривенный наркоз может проводиться с использованием следующих препаратов:
- Тиопентал, Рекофол, Оксибутират и Пропофол – классическое обезболивание
- Фентатил с димедролом – нейролептаналгезия, которая может проводиться на спонтанном дыхании или сочетаться с искусственной вентиляцией легких
- Сибазон с Фентатилом – атаралгезия, которая обеспечивает поверхностный, щадящий наркоз и может осуществляться с другими видами обезболиваниями.
Такой вид наркоза используется для удаления абсцессов и флегмон, которые протекают с осложнениями, возможно и лечение доброкачественных опухолей небольших размеров, если их удаление под общим наркозом провести нет возможности.
Местный наркоз
Лечение под наркозом – это единственная возможность оказания хирургической помощи пациенту или проведения сложных манипуляций. Нередко врач проводит обезболивание конкретной области, что обеспечивается обкалыванием ее раствором анестетика и называется местным наркозом. Используется такое обезболивание при вскрытии гнойников, лечении зубов, иссечении грыжи. Местный наркоз – это введение анестетика в кожу и другие анатомические структуры того места, где предполагается проведение хирургического вмешательства.
Инъекции анестетика поверхностные, только в исключительных случаях врач может провести более глубокое введение препарата. Местный наркоз выполняется путем введения препарата через очень тонкую иглу, поэтому собственно процедура обезболивания является малоболезненной. Нередко введение анестетика комбинируется с седацией – в организм пациента вводят успокоительные средства, которые нормализуют психологическое состояние человека, уменьшая чувство тревоги и беспокойства.
Несмотря на то что местная анестезия применяется в медицине очень широко, последствия наркоза могут быть достаточно серьезными. Например, местные анестетики могут оказывать негативное воздействие на сердце, головной мозг, что приводит к нарушениям сердечного ритма, судорогам и потере сознания. Одновременно с этим врачи утверждают, что местная анестезия по сравнению с общим наркозом более безопасна для здоровья пациента.
Эндотрахеальный наркоз
Один из наиболее часто применяемых методов анестезии при выполнении сложных хирургических вмешательств – эндотрахеальный наркоз, который подразумевает погружение организма в состояние глубокого наркотического (медикаментозного) сна. Одновременно с этим полностью расслабляется мускулатура, у пациента отсутствует самостоятельное дыхание. Чтобы достичь нужно состояния, врачи проводят пациенту комплекс мероприятий:
- Интубация трахеи – введение в просвет трахеи интубационной трубки, которая нужна для обеспечения искусственной вентиляции легких.

- Внутривенное введение наркотических анестетиков, седативных препаратов и транквилизаторов.
- Введение миорелаксантов – они блокируют нервно-мышечную передачу.
- Искусственная вентиляция легких.
Качество наркоза эндотрахеального вида зависит не только от опыта анестезиолога, но и от того, насколько правильно ведется контроль за состоянием больного. Обязательно нужно проводить мониторинг артериального давления, пульса, сатурации кислорода.
Спинальная и эпидуральная анестезия
Использование наркоза при кесаревом сечении – необходимая процедура. Правильно проведенная анестезия помогает активно участвовать в рождении ребенка и уменьшает риск возникновения осложнений. Кроме этого, во время операции по поводу родоразрешения не представляется возможным использование интубации трахеи.
Эпидуральный наркоз имеет ряд преимуществ:
- сознание пациента во время операции полностью сохраняется
- сердечно-сосудистая система работает стабильно
- частично сохраняется двигательная активность
- отсутствуют рефлекторные реакции на раздражение верхних дыхательных путей.

Существует и спинальный наркоз, который обеспечивает наступление эффекта максимум через 5 минут после введения препаратов, то есть представляется возможность срочно приступить к операции. Такой вид обезболивания обладает четкими преимуществами:
- в техническом плане исполнение более простое и менее опасное
- системная токсичность полностью отсутствует
- ранняя активизация женщины после проведения операции
- есть возможность раннего грудного вскармливания
- медикаментозная депрессия новорожденных отсутствует
Кстати, цена хорошего наркоза складывается из многих составляющих, что касается спинальной анестезии, то здесь расходы пациентки сокращаются.
Любая операция под общим наркозом – это стресс для организма, поэтому проводить все манипуляции по поводу введения пациента в медикаментозный сон должен специалист с опытом. Только грамотная работа анестезии может стать гарантией отсутствия последствий.
Всю информацию о том, как проводится наркоз, сколько отходят от наркоза и что опасного в нем, можно получить на нашем сайте Добробут.ком.
Связанные услуги:
Хирургические операции
Консультация семейного врача
Обезболивание и наркоз. Урология и андрология
Обезболивание и наркоз
Мы считаем крайне важным, максимально информировать пациентов обо всем, что их ждет во время и после операции. Необходимо, чтобы пациент смог наилучшим образом подготовиться к довольно сложному испытанию – хирургической операции. Ведь не зря говорят – предупрежден, значит вооружен. Многолетний опыт показывает, что заранее хорошо информированные пациенты переносят операцию легко, быстро поправляются и возвращаются к активной жизни.
Будет ли больно во время операции?
Такой вопрос для современной медицины звучит несколько наивно, ведь еще во второй половине XIX века с болью во время хирургической операции было покончено. С тех пор анестезиология (раздел медицинской науки, изучающий различные виды обезболивания и наркоза) проделала колоссальный путь в своем развитии и сегодня располагает всем необходимым, чтобы любая, даже самая сложная и обширная операция прошла для пациента безболезненно, безопасно и комфортно. Но даже самый осведомленный пациент порой волнуется и задается подобным вопросом: а не будет ли мне больно во время и сразу после операции, когда «отойдет» наркоз? Ответ в этом случае может звучать так: если анестезиолог (специалист по обезболиванию и контролю за состоянием пациента во время операции и в ближайшем послеоперационном периоде) является высококлассным специалистом и выполняет свою работу профессионально, боли во время операции и после окончания действия операционного обезболивания не будет.
С тех пор анестезиология (раздел медицинской науки, изучающий различные виды обезболивания и наркоза) проделала колоссальный путь в своем развитии и сегодня располагает всем необходимым, чтобы любая, даже самая сложная и обширная операция прошла для пациента безболезненно, безопасно и комфортно. Но даже самый осведомленный пациент порой волнуется и задается подобным вопросом: а не будет ли мне больно во время и сразу после операции, когда «отойдет» наркоз? Ответ в этом случае может звучать так: если анестезиолог (специалист по обезболиванию и контролю за состоянием пациента во время операции и в ближайшем послеоперационном периоде) является высококлассным специалистом и выполняет свою работу профессионально, боли во время операции и после окончания действия операционного обезболивания не будет.
Какие виды обезболивания существуют в современной медицине? При каких операциях используются определенные виды обезболивания?
Обезболивание или анестезия может быть общей и местной. При незначительных по объему операциях (в урологии это многие операции на половом члене и органах мошонки, в гинекологии — незначительные по объему вмешательства на половых губах, влагалище, области наружного отверстия уретры и т. д.), как правило, применяется местная анестезия. Она заключается во введении с помощью шприца в зону выполняемой операции или в область периферических нервов, контролирующих болевую чувствительность зоны операции, специального вещества, местного анестетика (лидокаин, ксилокаин, маркаин и др.), которое на время выключает болевую чувствительность. Местная анестезия бывает инфильтрационной (введение анестетика непосредственно в зону разреза и операционных манипуляций), проводниковой (введение анестетика в область крупных нервов, которые обеспечивают болевую чувствительность в зоне операции, однако сами находятся вне этой зоны) и комбинированной. Во время операции под местной анестезией пациент находится в сознании, он видит и слышит все, что происходит в операционной, он также может ощущать все прикосновения хирургов (не боль), а иногда и испытывать незначительные болевые ощущения.
При незначительных по объему операциях (в урологии это многие операции на половом члене и органах мошонки, в гинекологии — незначительные по объему вмешательства на половых губах, влагалище, области наружного отверстия уретры и т. д.), как правило, применяется местная анестезия. Она заключается во введении с помощью шприца в зону выполняемой операции или в область периферических нервов, контролирующих болевую чувствительность зоны операции, специального вещества, местного анестетика (лидокаин, ксилокаин, маркаин и др.), которое на время выключает болевую чувствительность. Местная анестезия бывает инфильтрационной (введение анестетика непосредственно в зону разреза и операционных манипуляций), проводниковой (введение анестетика в область крупных нервов, которые обеспечивают болевую чувствительность в зоне операции, однако сами находятся вне этой зоны) и комбинированной. Во время операции под местной анестезией пациент находится в сознании, он видит и слышит все, что происходит в операционной, он также может ощущать все прикосновения хирургов (не боль), а иногда и испытывать незначительные болевые ощущения. Общая анестезия или наркоз (под словом наркоз понимается только общая анестезия с выключением сознания и болевой чувствительности на уровне головного мозга, просторечное выражение «общий наркоз» лишено всякого смысла) заключается во временном выключении центральных зон болевой чувствительности и передачи болевых импульсов в головном или спинном мозге. Наркоз бывает внутривенный и интубационный. При внутривенном наркозе в вену пациента вводится препарат, вызывающий выключение центров болевой чувствительности головного мозга и одновременно выключающий сознание пациента, сохраняя обычно самостоятельное дыхание. Внутривенный наркоз применяется при малых и средних операциях, когда местная анестезия не может обеспечить надлежащего обезболивания. Этот вид наркоза применяется и по желанию пациента, когда он не хотел бы находиться в сознании во время операции, видеть, слышать и ощущать все, что происходит в операционной. Интубационный наркоз заключается в предварительном временном выключении на уровне головного мозга центральной болевой чувствительности и сознания пациента, временной парализации мускулатуры с последующей интубацией (введением в трахею дыхательной трубки) и осуществлением искусственной вентиляции легких (искусственное дыхание) с помощью специальной дыхательной аппаратуры на все время операции.
Общая анестезия или наркоз (под словом наркоз понимается только общая анестезия с выключением сознания и болевой чувствительности на уровне головного мозга, просторечное выражение «общий наркоз» лишено всякого смысла) заключается во временном выключении центральных зон болевой чувствительности и передачи болевых импульсов в головном или спинном мозге. Наркоз бывает внутривенный и интубационный. При внутривенном наркозе в вену пациента вводится препарат, вызывающий выключение центров болевой чувствительности головного мозга и одновременно выключающий сознание пациента, сохраняя обычно самостоятельное дыхание. Внутривенный наркоз применяется при малых и средних операциях, когда местная анестезия не может обеспечить надлежащего обезболивания. Этот вид наркоза применяется и по желанию пациента, когда он не хотел бы находиться в сознании во время операции, видеть, слышать и ощущать все, что происходит в операционной. Интубационный наркоз заключается в предварительном временном выключении на уровне головного мозга центральной болевой чувствительности и сознания пациента, временной парализации мускулатуры с последующей интубацией (введением в трахею дыхательной трубки) и осуществлением искусственной вентиляции легких (искусственное дыхание) с помощью специальной дыхательной аппаратуры на все время операции. Такой вид наркоза применяется при обширных операциях на органах брюшной и грудной полостей, органах таза и забрюшинного пространства (полостные операции). Подобные операции требуют, чтобы мышцы пациента были расслаблены и непроизвольные или произвольные движения не мешали бы хирургу и были бы полностью исключены. Интубационный наркоз может использоваться и в случаях, когда внутривенный наркоз или местная анестезия могут быть недостаточными для обеспечения необходимого обезболивания и контроля за состоянием пациента во время средних по объему операций, а также по медицинским показаниям, связанным с наличием некоторых заболеваний оперируемого. Особое место среди методов общего обезболивания занимает спинальная (перидуральная) анестезия, которая заключается во введении в спинномозговой канал местных анестетиков различной продолжительности действия (лидокаин, ксилокаин, маркаин и др.), что приводит к временному выключению болевой и тактильной чувствительности, а также двигательной функции ниже места введения.
Такой вид наркоза применяется при обширных операциях на органах брюшной и грудной полостей, органах таза и забрюшинного пространства (полостные операции). Подобные операции требуют, чтобы мышцы пациента были расслаблены и непроизвольные или произвольные движения не мешали бы хирургу и были бы полностью исключены. Интубационный наркоз может использоваться и в случаях, когда внутривенный наркоз или местная анестезия могут быть недостаточными для обеспечения необходимого обезболивания и контроля за состоянием пациента во время средних по объему операций, а также по медицинским показаниям, связанным с наличием некоторых заболеваний оперируемого. Особое место среди методов общего обезболивания занимает спинальная (перидуральная) анестезия, которая заключается во введении в спинномозговой канал местных анестетиков различной продолжительности действия (лидокаин, ксилокаин, маркаин и др.), что приводит к временному выключению болевой и тактильной чувствительности, а также двигательной функции ниже места введения.
Спинальная анестезия, как правило, дополняется так называемой внутривенной седатацией (медикаментозный сон) и пациент во время операции спит. Данный вид анестезии применяется при различных операциях на органах таза и наружных половых органах.
Каковы особенности выхода пациента из различных видов анестезии и ближайшего послеоперационного периода? Что нужно сделать для быстрейшего восстановления и выздоровления пациента после операции?
Часто пациенты интересуются, что будет с ними, и как они себя будут чувствовать, когда действие анестезии пройдет? Конечно же, это зависит и от вида применявшегося обезболивания, и от вида и объема операции, а также от общего состояния и индивидуальных особенностей болевой чувствительности пациента. После прекращения действия местной анестезии, после малых операций, пациенты, как правило, испытывают незначительную боль в зоне операционной раны (место операционной травмы не может не болеть). Для устранения этих болей обычно достаточно принять ненаркотический анальгетик (обезболивающее) типа анальгина, ибупрофена или диклофенака (вольтарена). Если действия этих препаратов оказывается не достаточно, применяются более мощные ненаркотические анальгетики — кеторол, трамадол, кетонал и т. п. Обычно послеоперационные боли при малых и средних операциях длятся не более 1–2 дней. Если они продолжаются дольше, на это следует обратить внимание лечащего врача. После внутривенного и интубационного наркоза пациенты чувствуют себя как после хорошего и глубокого сна, иногда они помнят причудливые сновидения, изредка испытывают головную боль, отмечают тошноту, в единичных случаях рвоту. После интубационного наркоза ощущается першение и чувство дискомфорта в горле, что связано с нахождением там во время операции дыхательной трубки. Некоторые медикаменты, которые применяются для этих видов наркоза, могут вызвать нарушения дыхания. Поэтому в первые часы после операции пациенты находятся под пристальным наблюдением медицинского персонала анестезиологической службы (врач анестезиолог, медсестра-анестезистка). Только когда есть полная уверенность в том, что нарушений дыхания быть не может, пациент переводится в обычную палату.
Если действия этих препаратов оказывается не достаточно, применяются более мощные ненаркотические анальгетики — кеторол, трамадол, кетонал и т. п. Обычно послеоперационные боли при малых и средних операциях длятся не более 1–2 дней. Если они продолжаются дольше, на это следует обратить внимание лечащего врача. После внутривенного и интубационного наркоза пациенты чувствуют себя как после хорошего и глубокого сна, иногда они помнят причудливые сновидения, изредка испытывают головную боль, отмечают тошноту, в единичных случаях рвоту. После интубационного наркоза ощущается першение и чувство дискомфорта в горле, что связано с нахождением там во время операции дыхательной трубки. Некоторые медикаменты, которые применяются для этих видов наркоза, могут вызвать нарушения дыхания. Поэтому в первые часы после операции пациенты находятся под пристальным наблюдением медицинского персонала анестезиологической службы (врач анестезиолог, медсестра-анестезистка). Только когда есть полная уверенность в том, что нарушений дыхания быть не может, пациент переводится в обычную палату. После средних по объему, а особенно после больших полостных операций в течение нескольких дней пациента могут беспокоить достаточно интенсивные боли. В этих случаях послеоперационное обезболивание становится важнейшей частью лечения пациента в первые дни после операции. Существует несколько схем послеоперационного обезболивания, которые подбираются строго индивидуально и гарантируют комфортное состояние пациента в первые дни после операции. В раннем послеоперационном периоде после больших полостных операций с целью скорейшего восстановления и выздоровления пациента, следует решить три основные проблемы.
После средних по объему, а особенно после больших полостных операций в течение нескольких дней пациента могут беспокоить достаточно интенсивные боли. В этих случаях послеоперационное обезболивание становится важнейшей частью лечения пациента в первые дни после операции. Существует несколько схем послеоперационного обезболивания, которые подбираются строго индивидуально и гарантируют комфортное состояние пациента в первые дни после операции. В раннем послеоперационном периоде после больших полостных операций с целью скорейшего восстановления и выздоровления пациента, следует решить три основные проблемы.
Первая проблема — легочная реабилитация. Часто пациенту бывает трудно глубоко дышать и двигаться в постели. Это может привести к застою в легких и даже к послеоперационной пневмонии (воспаление легких). Чтобы избежать этого, пациента укладывают с несколько приподнятым головным концом, ему рекомендуется двигаться в постели и регулярно (каждые 1–2 часа) заниматься дыхательной гимнастикой (вдох с сопротивлением с помощью специального спирометра или выдыхание в баночку с водой).
Вторая распространенная послеоперационная проблема, связанная с длительным нахождением в положении лежа и отсутствием мышечной активности – застой крови в венах голеней, образование тромбов, которые по венам могут попасть в сердце и далее в легочную артерию (тромбоэмболия) и вызвать внезапную смерть. Чтобы предотвратить это грозное осложнение, пациенту дают препараты, снижающие свертываемость крови, а также применяется постоянная компрессия (сжатие) голеней с помощью эластичного бинта или, что значительно лучше, имитирующая естественную мышечную активность, переменная компрессия с помощью манжетки специального прибора.
И, наконец, третья важнейшая послеоперационная проблема — реабилитация пищеварительной системы. Известно, что после больших операций, особенно на органах брюшной полости и таза, отмечается временное снижение перистальтики (сократимости) кишечника, которая, как правило, восстанавливается самостоятельно на 2–3 сутки после операции. Для ускорения этого процесса пациентам рекомендуется постепенное возвращение к своей обычной диете. В первые сутки после операции дают только пить воду, на вторые сутки разрешают употреблять жидкие питательные продукты (кисели, желе, бульоны), с третьих суток в диету добавляют протертые вареные овощи и рубленое мясо нежирных сортов (молодая говядина). Решению всех трех основных проблем послеоперационного периода способствует ранняя активизация больного. Мы стараемся, чтобы к концу первых суток после обширных полостных операций, пациент сидел в постели или в кресле, а к концу вторых суток встал, самостоятельно умылся и начал ходить по палате. На 3–4 сутки после больших полостных операций подавляющее большинство наших пациентов начинает ходить по коридору отделения и готовиться к выписке из стационара.
Для ускорения этого процесса пациентам рекомендуется постепенное возвращение к своей обычной диете. В первые сутки после операции дают только пить воду, на вторые сутки разрешают употреблять жидкие питательные продукты (кисели, желе, бульоны), с третьих суток в диету добавляют протертые вареные овощи и рубленое мясо нежирных сортов (молодая говядина). Решению всех трех основных проблем послеоперационного периода способствует ранняя активизация больного. Мы стараемся, чтобы к концу первых суток после обширных полостных операций, пациент сидел в постели или в кресле, а к концу вторых суток встал, самостоятельно умылся и начал ходить по палате. На 3–4 сутки после больших полостных операций подавляющее большинство наших пациентов начинает ходить по коридору отделения и готовиться к выписке из стационара.
при лечении, удалении, пародонтите, взрослых и детей
Анестезия позволяет сделать лечение и удаление зубов безболезненным. Современная стоматология предлагает несколько вариантов анестезии и мы всегда подберем наиболее подходящий вариант в зависимости от сложности планируемых манипуляций и индивидуального состояния вашего организма.
Существуют следующие виды анестезии:
- Местная анестезия
- Общая анестезия
Местная анестезия
Местная анестезия используется как при небольшом вмешательстве, так при лечении и удалении зубов, лечении гнойных воспалений и других манипуляциях. Местная анестезия подбирается с учётом индивидуальных особенностей пациента и аллергических реакций, при этом местная анестезия не рекомендуется для сложных и длительных манипуляциях.
Аппликационная анестезия: выполняется путем нанесения анестезиологического геля, на область, где будут проводиться манипуляции. Обладает не долгим, но моментальным эффектом обезболивания, используется в качестве подготовки к уколу, а также для снятия зубного камня и вскрытия абсцесса под слизистой. Такая анестезия не подойдет при сложном лечении, так как имеет короткий период действия, зато отлично подходит для маленьких пациентов, которые боятся боли от уколов.
Инфильтрационная анестезия: классический метод, используемый в стоматологии, представляет собой укол анестетика, который срабатывает в течение 1-2 минут и продолжается в течение часа.
 Используется при лечении, удалении и депульпировании зубов, противопоказана только в случае аллергии на препарат или недостаточном обезболивающем эффекте в силу индивидуальных особенностей организма.
Используется при лечении, удалении и депульпировании зубов, противопоказана только в случае аллергии на препарат или недостаточном обезболивающем эффекте в силу индивидуальных особенностей организма.Проводниковая анестезия: применяется, когда зона манипуляции шире, чем зона действия инфильтрационной анестезии. Такая анестезия затрагивает тройничный нерв, обезболивая сразу несколько зубов и даже мягкие ткани рядом с ними. Используется при серьезных вмешательствах, например сложном удалении зуба мудрости. Для проводниковой анестезии характерно чувство онемения языка и губ. Не всегда используется для детей, т.к. многие из них некомфортно чувствуют себя при онемении полости рта и могут непреднамеренно повредить ее.
Внутрисвязочная анестезия воздействует на периодонтальную связку и не вызывает сильного онемения языка, губ и щек, и используется чаще всего при лечении детей. Такая анестезия противопоказана при гнойном парадонтите, так как игла, во время обезболивания, проходит через десну.
 Кроме того, внутрисвязочное обезболивание не всегда может быть эффективно для взрослых.
Кроме того, внутрисвязочное обезболивание не всегда может быть эффективно для взрослых.Стволовая анестезия: один из самых серьезных, в плане эффекта, видов анестезии. Такое обезболивание блокирует весь тройничный нерв. Действие распространяется как на нижнюю челюсть, так и на верхнюю. Стволовая анестезия используется при серьезных челюстно-лицевых вмешательствах, а ее действие строго отслеживается специалистом во время процедуры.
Общая анестезия
Седация в стоматологии — достаточно эффективный способ избавить пациента от сильных эмоциональных переживаний и даже дентофобии. Данная процедура отличается от наркоза использованием не анестетиков, а снотворных препаратов, погружаемых больного в приятную полудрему, обеспечивающих глубокое расслабление. В процессе такого лечения пациент находится в сознании и сохраняет все естественные рефлексы, но при этом находится в расслабленном состоянии.
Общий наркоз проводится при аллергических реакциях пациента на другие виды анестезии, рекомендуется при сильных эмоциональных переживаниях (фобиях) и обширных вмешательствах.
 С этим видом наркоза врачи, обычно, очень осторожны, так как он имеет много противопоказаний и подразумевает дополнительное обследование.
С этим видом наркоза врачи, обычно, очень осторожны, так как он имеет много противопоказаний и подразумевает дополнительное обследование.В клинике «Улыбка» осуществляется индивидуальный подбор анестезии с учётом всех особенностей пациента, а наркоз и некоторые виды седации применяются только в присутствии опытной команды анестезиологов-реаниматологов, что гарантирует комфорт и абсолютную безопасность любых стоматологических процедур.
Лечить без боли: что такое современная анестезия
Сегодня миллионам людей проводят наркоз. А ведь еще несколько десятков лет назад необходимость перенести операцию считалась одной из величайших человеческих бед – возможность умереть во время нее от боли была очень высокой. Зачастую от болевого шока пациентов спасала лишь быстрота хирурга. Например, известно, что великий хирург Николай Пирогов тратил на ампутацию ноги всего 4 минуты, а молочные железы удалял за полторы. Первый наркоз во время операций был применен в середине 19 века. С тех пор анестезия прошла огромный путь развития и превратилась в технологичную медицинскую отрасль, а операции лишены такого фактора, как боль.
Первый наркоз во время операций был применен в середине 19 века. С тех пор анестезия прошла огромный путь развития и превратилась в технологичную медицинскую отрасль, а операции лишены такого фактора, как боль.
О том, какие виды анестезии применяются в настоящее время, как они работают, и может ли пациент неожиданно «проснуться» во время операции, мы поговорили с заведующим отделением анестезиологии и реанимации №1 Андреем Макаровым.
«Анестезия» или «наркоз»?
Анестезия – более широкое понятие, чем наркоз. Это общее название разных видов обезболивания. Существует несколько видов анестезии, и одним из них является наркоз, то есть общая анестезия. Это самый сильный и часто используемый во время операций вид процедуры. Наркоз делает пациента невосприимчивым к внешним раздражителям и является по существу искусственной комой. Кроме общей, применяют регионарное обезболивание, то есть анестезию отдельных частей тела.
Как работает общая анестезия?
Анестезия устраняет сознание, болевые ощущения, мышечное напряжение и рефлексы на хирургические раздражители. В отличие от тех времен, когда применялась эфирная анестезия, мы теперь можем выборочно отключать различные компоненты с помощью специальных лекарств. Это приводит к значительному уменьшению побочных эффектов, пациент значительно быстрее и приятнее засыпает и пробуждается от наркоза.
В отличие от тех времен, когда применялась эфирная анестезия, мы теперь можем выборочно отключать различные компоненты с помощью специальных лекарств. Это приводит к значительному уменьшению побочных эффектов, пациент значительно быстрее и приятнее засыпает и пробуждается от наркоза.
Во время общей анестезии пациент не дышит самостоятельно из-за расслабления мышц и поэтому находится под наблюдением врача. Для определенных и длительных процедур дыхательная трубка вставляется в трахею (интубационная анестезия) и удаляется перед пробуждением пациента. Эта мера защищает дыхательные пути от выделений и желудочной кислоты. Из всех этих манипуляций пациент ничего не чувствует, находясь в глубоком сне.

Анестезия настолько хорошо контролируется, что мы можем повлиять на момент времени пробуждения пациента практически до минуты, с тем, чтобы он проснулся через несколько минут после окончания операции.
Как работает регионарная анестезия (анестезия отдельных частей тела)?
Некоторые виды операций проводится под регионарной анестезией — обезболиванием определенных областей тела. Передача ощущения боли от места операции в мозг прерывается, так что боль больше не может ощущаться.
После инъекции местного анестетика, с небольшой задержкой по времени, начинается анестезия соответствующей области тела. При этом пациент испытывает ограниченную подвижность в анестезированной области, потому что мускулатура частично или полностью парализована. Обезболивающий эффект длится от двух до шести часов, иногда дольше, в зависимости от типа анестетика. Регионарная анестезия особенно подходит для процедур на конечностях (руки, ноги) и в нижней части живота.
Если операция выполняется на колене, бедре или на нижних органах брюшной полости (мочевой пузырь, простата, пах или кишечник), выполняется спинальная анестезия.
 Анестетик вводят очень тонкой иглой сзади в область поясничного отдела позвоночника в спинномозговую жидкость. Это вызывает анестезию нижней половины тела примерно на уровне пупка.
Анестетик вводят очень тонкой иглой сзади в область поясничного отдела позвоночника в спинномозговую жидкость. Это вызывает анестезию нижней половины тела примерно на уровне пупка.Общая анестезия или регионарная анестезия — что лучше?
На этот вопрос нельзя ответить однозначно. Ответ зависит от типа операции, от сопутствующих заболеваний и индивидуальных особенностей пациента.
Кто заботится о пациенте во время анестезии?
Во время анестезии рядом с пациентом всегда находятся анестезиолог и медсестра-анестезист. Это специалисты, которые контролируют уровень давления, эффективность дыхания и даже глубину сна.
Можно ли проснуться под общей анестезией?
Существует распространенный страх проснуться во время операции чувствовать все, что с тобой происходит. Фактически, при современном уровне медицины это невозможно. В своей работе мы используем специальные датчики, которые показывают уровень глубины анестезии, то есть можем оценить, насколько глубоко человек спит и при необходимости скорректировать анестезию.
Как подготовиться к анестезии?
• Вы не должны есть или пить как минимум за шесть часов до операции, чтобы избежать рвоты под наркозом. Исключением является употребление воды при необходимости в небольших количествах за два часа до операции.
• Вы должны воздерживаться от курения, потому что это способствует производству кислого желудочного сока.
• Также должны быть сняты украшения и зубные протезы.
Наши женщины наводят красоту и перед операцией, но есть несколько моментов, которые нельзя делать:
• Нельзя идти на операцию с накрашенными или наращенными ногтями. Во время операции анестезиолог измеряет содержание кислорода в крови с помощью датчика, который крепится на ногтевую пластину. При наличии лака или накладных ногтей прибор может не сработать или будет неверно показывать значение.
• Противопоказан макияж: применение косметики в сочетании с лекарственными препаратами может вызвать развитие разнообразных аллергических реакций, а попадание косметических средств на глаза, когда пациент находится под наркозом, может вызвать конъюнктивит.
Чувствуется ли боль после операции?
Определенное количество боли является частью каждой хирургической операции. Тем не менее, вы можете рассчитывать на помощь специалистов, чтобы уменьшить боль до приемлемого уровня. Для необычно сильных болей у нас есть специальные варианты лечения.
В некоторых случаях в нашем Центре мы сразу после операции устанавливаем пациенту насос КПА (КПА = контролируемая пациентом анальгезия). Это шприцевой насос, который доставляет определенное количество обезболивающего к нерву или к зоне боли с помощью кнопки. Это позволяет пациенту самостоятельно контролировать лечение боли. Причем технические настройки насоса исключают возможность самостоятельной передозировки анальгетиками.
В надежных руках
Ежегодно в Центре проводится более 5 000 анестезиологических пособий различной степени сложности, используются все современные анестезиологические технологии.
В нашей команде, команде отделения анестезиологии-реанимации №1 ФЦВМТ, — врачи специалисты в области анестезиологии и интенсивной терапии, а также помощники врачей – медицинские сестры-анестезисты, которые прошли дополнительное обучение по анестезиологии и интенсивной терапии. Врачи отделения приехали на работу в Центр из разных российских городов и прошли стажировки не только в крупных российских, но и во многих европейских клиниках. Наши специалисты владеют всеми современными технологиями и методиками анестезии. Конечно, мы работаем в соответствии с рекомендациями профессиональных сообществ. И к каждому пациенту подходим индивидуально. Ведь и операции проводятся очень сложные, и пациенты тоже разные. Мы работаем на операциях от новорожденных детей до пожилых людей старше 100 лет. Вес самого маленького пациента, которому выполнялась операция на сердце в нашем Центре всего 540 граммов. Самый «тяжелый пациент» весил 164 кг. И это очень большая ответственность – правильно выбрать технологию и комбинацию анестезиологического пособия. Но наши пациенты — в надежных руках.
Врачи отделения приехали на работу в Центр из разных российских городов и прошли стажировки не только в крупных российских, но и во многих европейских клиниках. Наши специалисты владеют всеми современными технологиями и методиками анестезии. Конечно, мы работаем в соответствии с рекомендациями профессиональных сообществ. И к каждому пациенту подходим индивидуально. Ведь и операции проводятся очень сложные, и пациенты тоже разные. Мы работаем на операциях от новорожденных детей до пожилых людей старше 100 лет. Вес самого маленького пациента, которому выполнялась операция на сердце в нашем Центре всего 540 граммов. Самый «тяжелый пациент» весил 164 кг. И это очень большая ответственность – правильно выбрать технологию и комбинацию анестезиологического пособия. Но наши пациенты — в надежных руках.
История анестезиологии | Первый в мире наркоз 1846г, Уильям Мортон
В Лондоне стоматолог по имени Джеймс Робинсон под эфирным наркозом удалил зуб мисс Лонсдейл. Спустя два дня, в больнице Университетского колледжа Роберт Листон ампутировал ногу некоему Фредерику Черчиллю, в роли анестезиолога в этой операции выступил студент медицинского университета по имени Уильям Сквайр, который провел анестезию эфиром.
Спустя два дня, в больнице Университетского колледжа Роберт Листон ампутировал ногу некоему Фредерику Черчиллю, в роли анестезиолога в этой операции выступил студент медицинского университета по имени Уильям Сквайр, который провел анестезию эфиром.
Сегодня трудно оценить, сколь большим было это достижение в истории анестезиологии. До этого операция была ужасным последним средством в попытке спасти жизнь пациенту. При этом возможным было проведение лишь очень ограниченного числа хирургических манипуляций. Малая хирургия, ампутация конечностей, иссечение некротизированных тканей, удаление камней из мочевого пузыря – вот, пожалуй, и все области, в которых хирург мог практиковать. Брюшная полость и грудная клетка были по существу «запретными зонами». Успешность хирурга определялась исключительно скоростью, с которой он мог выполнять те или иные манипуляции. Как правило, пациентов во время операции удерживали ассистенты врача, или их попросту привязывали. Некоторых от агонии милостиво спасала потеря сознания… Многие умирали либо на операционном столе, либо сразу после операции… Описать те страдания словами просто невозможно.
Некоторых от агонии милостиво спасала потеря сознания… Многие умирали либо на операционном столе, либо сразу после операции… Описать те страдания словами просто невозможно.
Выдающийся хирург того времени Роберт Листон (Robert Liston) вспоминал, как он проводил однажды операцию по удалению камней из мочевого пузыря: … «в панике пациент сумел вырваться из мускулистых рук ассистентов, выбежал из операционной и заперся в уборной. Листон бросился за ним по пятам и, будучи человеком решительным, выломал дверь и унес кричащего пациента назад, чтобы завершить операцию»… (Rapier «Man against Pain», London, 1947: 49).
А вот еще один ужасный факт из истории анестезиологии, напечатанный в газете New York Herald 21 июля 1841 года: «Пациентом был юноша лет пятнадцати, бледный, худой, но спокойный и решительный. Ему необходимо было ампутировать ногу. Профессор нащупал бедренную артерию, наложил жгут и доверил ассистенту удерживать ногу. Мальчику дали немного вина; его отец поддерживал голову и левую руку сына. Второй профессор взял длинный, сверкающий скальпель, нащупал кость, вонзил лезвие в плоть осторожно, но быстро. Мальчик ужасно кричал, слезы текли по щекам отца. Первый разрез с внутренней стороны был завершен, и окровавленное лезвие скальпеля извлечено из раны. Кровь лилась рекой, зрелище было отвратительное, вопли ужасающими, но хирург был спокоен».
Мальчику дали немного вина; его отец поддерживал голову и левую руку сына. Второй профессор взял длинный, сверкающий скальпель, нащупал кость, вонзил лезвие в плоть осторожно, но быстро. Мальчик ужасно кричал, слезы текли по щекам отца. Первый разрез с внутренней стороны был завершен, и окровавленное лезвие скальпеля извлечено из раны. Кровь лилась рекой, зрелище было отвратительное, вопли ужасающими, но хирург был спокоен».
История развития анестезиологии начинается с общей анестезии. С появлением общей анестезии положение изменилось – хирургия перешла на совершенно другой уровень. Стало возможным проводить операции медленнее, а значит, и точнее. Хирургия двинулась в «запретные зоны» и эволюция напрямую была связана с появлением и развитием анестезиологии.
Сначала использовали только эфир, затем в анестезиологическую практику были внедрены и другие ингаляционные анестетики. В ноябре 1847 года врачом-акушером из Эдинбурга Джеймсом Симпсоном впервые был использован хлороформ. Он оказался более сильным анестетиком, чем эфир, но имел более серьезные побочные эффекты. Применение хлороформа иногда приводило к внезапной смерти (первый из подобных инцидентов произошел в начале 1848 года) и со временем стать причиной очень серьезных повреждений печени. Тем не менее, он был проще в использовании, чем эфир, поэтому, несмотря на свои недостатки, стал очень популярен. В течение последующих 40 лет на практике было опробовано большое количество различных агентов, каждый из которых имел свои явные преимущества, но лишь немногие из них выдержали испытание временем.
В ноябре 1847 года врачом-акушером из Эдинбурга Джеймсом Симпсоном впервые был использован хлороформ. Он оказался более сильным анестетиком, чем эфир, но имел более серьезные побочные эффекты. Применение хлороформа иногда приводило к внезапной смерти (первый из подобных инцидентов произошел в начале 1848 года) и со временем стать причиной очень серьезных повреждений печени. Тем не менее, он был проще в использовании, чем эфир, поэтому, несмотря на свои недостатки, стал очень популярен. В течение последующих 40 лет на практике было опробовано большое количество различных агентов, каждый из которых имел свои явные преимущества, но лишь немногие из них выдержали испытание временем.
Следующим важным шагом вперед в истории анестезиологии стало появление местной анестезии. В 1877 году впервые для этих целей был использован кокаин. Затем появились местная инфильтрационная анестезия и блокады периферических нервов, еще позже – спинальная и эпидуральная анестезия, позволившие в 1900-х годах осуществлять хирургические операции на брюшной полости без глубокого наркоза, который достигается при использовании эфира и хлороформа.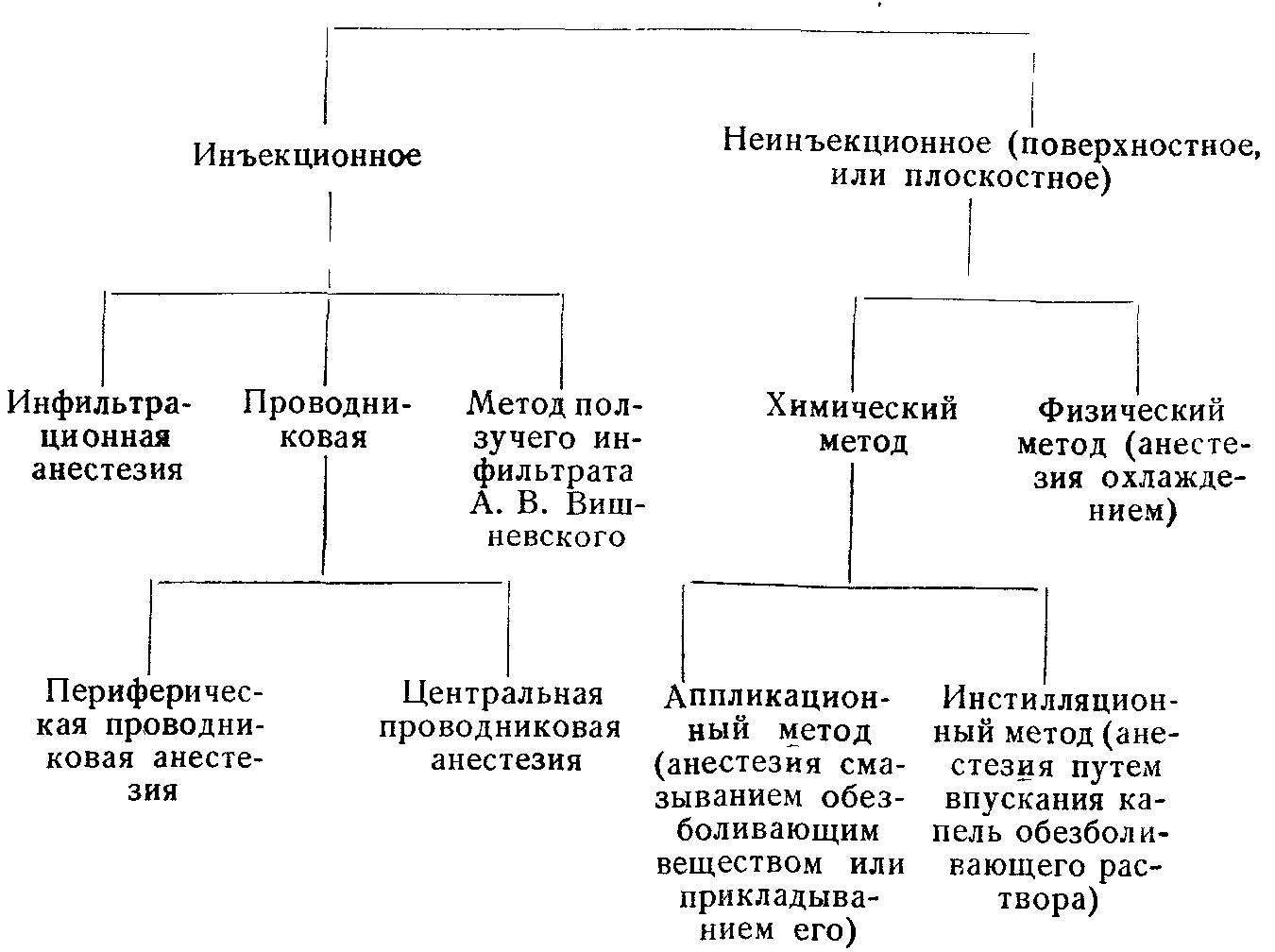 В начале 1900-х годов в медицинскую практику были введены новые, менее токсичные местные анестетики.
В начале 1900-х годов в медицинскую практику были введены новые, менее токсичные местные анестетики.
Это был ещё один шаг в истории анестезиологии. В 1940-х и начале 1950-х годов появились миорелаксанты – сначала препараты на основе кураре (яд южноамериканских индейцев), а затем, в течение последующих десятилетий, целый ряд других агентов. Самый сильный из входящих в состав кураре алкалоидов – тубокурарин – впервые был использован в клинической анестезиологии в Монреале в 1943 году доктором Гарольдом Гриффитом (Harold Griffith), а чуть позднее, в 1946 году, в Ливерпуле профессором Томасом Грэем (Thomas Cecil Gray). Griffith и Johnson предпологали, что тубокурарин является безопасным препаратом для развития миорелаксации во время хирургического вмешательства. Однако, спустя 12 лет Beecher и Todd сообщили о шестикратном увеличении летальности среди пациентов, получавших тубокурарин по сравнению с теми, кто не получал миорелаксанты. Повышенная летальность была связана со слабым представлением о фармакологии миорелаксантов и их антагонизме. Сукцинилхолин, разработанный Thesleff и Foldes в 1952 году, радикально изменил анестезиологическую практику. Его быстрое начало и ультракороткая длительность действия позволяли выполнять быструю интубацию трахеи. В 1967 г. Baird и Reid впервые сообщили о клиническом применении синтетического аминостероида панкурония. Разработка миорелаксантов средней продолжительности действия основывалась на метаболизме соединений, и в 1980-е гг. в клиническую практику вошли векуроний и атракурий.
Однако, спустя 12 лет Beecher и Todd сообщили о шестикратном увеличении летальности среди пациентов, получавших тубокурарин по сравнению с теми, кто не получал миорелаксанты. Повышенная летальность была связана со слабым представлением о фармакологии миорелаксантов и их антагонизме. Сукцинилхолин, разработанный Thesleff и Foldes в 1952 году, радикально изменил анестезиологическую практику. Его быстрое начало и ультракороткая длительность действия позволяли выполнять быструю интубацию трахеи. В 1967 г. Baird и Reid впервые сообщили о клиническом применении синтетического аминостероида панкурония. Разработка миорелаксантов средней продолжительности действия основывалась на метаболизме соединений, и в 1980-е гг. в клиническую практику вошли векуроний и атракурий.
К современным миорелаксантам относятся: нимбекс, эсмерон, тракриум, мивакрон, ардуан и листенон.
Общий наркоз — что происходит и как подготовиться | Публикации
Особенности проведения процедуры общего наркоза
Во время применения наркоза врач-анестезиолог постепенно погружает человека в глубокий сон, при котором пациент находится в бессознательном состоянии.
При погружении в наркоз пациент проходит через три стадии:
- Аналгезия. На этом этапе снижается чувствительность, наблюдается нарушение дикции. Специалист может проводить только простые, не провоцирующие острую боль, операции.
- Возбуждение нервной системы. Этап, на котором учащается пульс, заметно ускоряется сердцебиение, появляется легкая дыхательная аритмия, тонус в мышцах повышается, наблюдается расширение зрачков.
- Хирургическая стадия. На этом этапе человек пребывает в состоянии глубокого сна, отсутствует восприимчивость к боли любого уровня интенсивности.
Привлечение квалифицированного врача-анестезиолога к проведению процедуры под общим наркозом является необходимым условием в мировой практике.
Подготовка к процедуре общего наркоза
Наша задача – обеспечить вам полную безопасность и комфорт при проведении операции, исследования или лечения. Перед процедурой следует проконсультироваться со специалистом-анестезиологом.
Наши врачи внимательно изучат вашу ситуацию: наличие хронических и инфекционных заболеваний, аллергий, последние вакцинации и наличие беременности, а при необходимости направят на дополнительные обследования, которые можно пройти в каждой из наших поликлиник в Сергиевом Посаде, Хотьково, Пушкино и Королёве. Если к применению общей анестезии противопоказаний не обнаружится, доктор расскажет об особенностях подготовки к процедуре.
За 6 часов до применения общего наркоза принятие пищи и жидкости строго рекомендуется ограничить.
Соблюдение рекомендаций врача позволит специалистам провести процедуру анестезии и операцию наиболее комфортно для вас. После лечения вы будете находиться под контролем наших высококвалифицированных специалистов в течение двух часов.
Наркоз – это вредно?
В медицинском сообществе считается, что применение современных анестетиков (а именно они используются в Сети Семейных Поликлиник) – один из самых безопасных видов анестезии (в сравнении, например, с спинальной или эпидуральной анестезией). Для того, чтобы вхождение пациента в наркоз и пробуждение были комфортными, врачи используют сочетанную анестезию. К такой анестезии относится, например закись азота и пропофола, что позволяет исключить вероятность наступления побочных эффектов и имеет меньше противопоказаний.
Сны во время наркоза
Если Вы пациент, готовящийся к анестезии, наверняка Вас волнует вопрос о том, что с Вами будет происходить во время наркоза. Будете Вы видеть галлюцинации, кошмары или свет в конце тоннеля?
Смеем Вас разубедить. Врачи-анестезиологи Сети Семейных Поликлиник, имеющие опыт работы более 29 лет, утверждают, что при использовании общего наркоза с применением современных анестетиков, пациенты, как правило, видят приятные сны, а процесс пробуждения от наркоза не вызывает головных болей и других побочных явлений. Главное – прийти к врачу в спокойствии и без лишних страхов, а остальное сделает за Вас врач.
10 мифов о наркозе: чего стоит и не стоит бояться | Здоровая жизнь | Здоровье
Наш эксперт – руководитель отделения анестезиологии и терапии критических состояний МНИИ педиатрии и детской хирургии, доктор медицинских наук, профессор Андрей Лекманов.
1. Можно увидеть «тот свет».
Анестезия с клинической смертью не имеет ничего общего.
2. Можно очнуться в самый разгар операции.
Эту тему с замиранием сердца обсуждают тревожные больные. В принципе анестезиолог может разбудить больного специально, но он никогда этого не сделает. У него другая задача. А самому пациенту проснуться досрочно не под силу.
3. От наркоза можно стать умственно отсталым.
Специальные тесты показывают, что память, внимание, способности к запоминанию… после любой общей анестезии снижаются. Этот эффект длится от двух недель до нескольких месяцев, но уловить снижение под силу только специалисту, настолько эти нарушения минимальны.
4. Каждый наркоз уносит 5 лет жизни.
Некоторые дети уже до года получили по 15 и более анестезий. Сейчас это взрослые люди. Считайте сами.
5. Организм за анестезию потом всю жизнь расплачивается.
Как любая лекарственная терапия, наркоз действует определенный промежуток времени. Длительных последствий нет.
6. С каждой новой операцией придется применять все большую дозу наркоза.
Нет. При тяжелых ожогах некоторым детям делают анестезию до 15 раз за 2–3 месяца. И доза не увеличивается.
7. При наркозе можно заснуть и не проснуться.
В обозримом прошлом, а тем более настоящем, все больные просыпались.
8. От наркоза можно стать наркоманом.
За 40 лет работы я видел только один случай, когда ребенку с упорным болевым синдромом три месяца подряд бездумно давали наркотики и сделали его зависимым. Более таких больных я не наблюдал.
9. После анестезии человек еще долго будет заторможенным.
Нет. В США 70% операций проводятся в стационаре одного дня (утром больной приезжает на операцию, днем уезжает домой). На следующий день взрослый идет на работу, ребенок приступает к учебе. Без всяких поблажек.
10. После анестезии можно впасть в кратковременное буйство.
Можно. Но это индивидуальная реакция, которая при современной анестезии встречается крайне редко. Когда-то, лет 30 назад, когда еще применялся эфирный наркоз, возбуждение было нормальной реакцией как на вхождение, так и на выход из него.
Особенно много волнений вызывает необходимость использования наркоза, если речь идет не о взрослых пациентах, а о ребенке.
Проснулся – ничего не помню
Формально больные имеют полное право принимать участие в выборе анестезии. Но реально, если они не специалисты, этим правом воспользоваться им трудно. Приходится доверять клинике. Хотя понимать, что врачи вам предлагают, все-таки нелишне.
Если говорить о детях, сегодня считается нормой (в России – в теории, в Европе и в США – на практике), что любое оперативное вмешательство у них должно проводиться под общей анестезией. Состоит она из трех составляющих. Первая – наркоз или сон. На Западе говорят «гипнотический компонент». Ребенок не должен присутствовать на собственной операции. Он должен находиться в состоянии глубокого медикаментозного сна.
Следующий компонент – аналгезия. То есть собственно обезболивание.
Третий компонент – амнезия. Ребенок не должен помнить, что предшествовало непосредственно операции и, естественно, что было во время нее. Он должен проснуться в палате без всяких негативных воспоминаний. За рубежом, кстати, пациенты могут подать на врачей в суд и без проблем выиграть дело, если они получили психическую травму в результате операции, притом что ее можно было не допустить. Это не блажь, поскольку речь идет о навязчивых страхах, нарушениях сна, приступах гипертонии и озноба. Никаких тягостных впечатлений быть не должно!
Иногда требуется дополнительный четвертый компонент современной анестезии – миоплегия, расслабление всех мышц во время «больших» операций на легких, органах брюшной полости, на кишечнике… Но так как при этом расслабляется и дыхательная мускулатура, больному приходится делать искусственное дыхание. Вопреки досужим страхам, искусственное дыхание во время операции не вред, а благо, поскольку позволяет и анестезию дозировать более точно, и избежать многих осложнений.
И тут уместно рассказать о видах современной анестезии.
Укол или маска?
Если требуется расслабить мышцы, приходится делать искусственное дыхание. А при искусственном дыхании наркоз разумно подавать в легкие в виде газа, либо через эндотрахеальную трубку, либо через маску. Масочный наркоз требует от анестезиолога большего искусства, большего опыта, а эндотрахеальный позволяет более точно дозировать препарат и лучше прогнозировать реакцию организма.
Можно провести внутривенную анестезию. Американская школа настаивает на ингаляционной, европейская, в том числе и российская, – на внутривенной. Но детям все-таки чаще делают ингаляционный наркоз. Просто потому, что ввести иголку в вену малышу довольно хлопотно. Часто ребенка сначала усыпляют с помощью маски, а потом под наркозом пунктируют вену.
К радости педиатров, в нашу практику все шире входит поверхностная анестезия. На место предстоящего введения капельницы или иглы шприца наносится крем, через 45 минут это место становится нечувствительным. Укол получается безболезненным, маленький пациент не рыдает и не бьется в руках врача. Местная анестезия как самостоятельный вид к детям применяется сегодня крайне редко, только как вспомогательный компонент во время больших операций, для усиления обезболивания. Хотя раньше под ней даже аппендицит оперировали.
Сегодня очень распространена регионарная анестезия, когда анестетик вводится в область нерва и обеспечивает полное обезболивание конечности, кисти или стопы, а сознание больного отключается малыми дозами гипнотических препаратов. Этот вид анестезии удобен при травмах.
Есть еще и другие виды обезболивания, но какие-то из них устарели, какие-то применяются крайне редко, так что вникать в эти тонкости пациентам необязательно. Выбор анестетика – прерогатива врача. Хотя бы потому, что современный анестезиолог во время операции использует как минимум полтора десятка препаратов. И каждый препарат имеет несколько аналогов. Но приносить свои ампулы врачу не надо. Закон это запрещает.
Смотрите также:
Общая анестезия: определение и побочные эффекты
Общая анестезияХотя существует множество типов и уровней анестезии — лекарства, чтобы не чувствовать боли во время операции — общая анестезия чаще всего используется при крупных операциях, таких как замена коленного и тазобедренного суставов, операции на сердце и многие типы хирургических процедур для лечения рака. . Многие из этих операций спасают или меняют жизнь и были бы невозможны без общей анестезии.
Как действует общая анестезия?Общая анестезия — это лекарство, которое вводит врач-анестезиолог через маску или капельницу, введенную в вену. Пока действует анестезия, вы будете без сознания, и многие функции вашего тела замедлятся или потребуется помощь для эффективной работы. Вам в горло могут ввести трубку, чтобы облегчить дыхание. Во время операции или процедуры врач-анестезиолог будет контролировать вашу частоту сердечных сокращений, артериальное давление, дыхание и другие жизненно важные показатели, чтобы убедиться, что они в норме и стабильны, пока вы остаетесь без сознания и без боли.
Во время операции врач-анестезиолог будет следить за вашими жизненно важными показателями, чтобы убедиться, что они в норме и стабильны, пока вы остаетесь без сознания и без боли.
После завершения операции ваш врач-анестезиолог отменит прием лекарств и будет с вами, когда вы вернетесь в сознание, постоянно следя за вашим дыханием, кровообращением и уровнем кислорода. Некоторые пациенты чувствуют себя хорошо, когда просыпаются; другие испытывают такие симптомы, как тошнота, рвота или озноб.У вас может болеть горло из-за дыхательной трубки. Ваш врач-анестезиолог поможет вам справиться с этими симптомами.
Поскольку вам была сделана серьезная операция, по мере выздоровления вы, вероятно, будете испытывать боль и дискомфорт от процедуры, которые могут усугубиться по мере ослабления эффекта общей анестезии. Ваш врач-анестезиолог посоветует вам, как справиться с болью во время выздоровления в больнице и дома.
Если вы сможете пойти домой в день операции, вы не сможете водить машину после общей анестезии — поэтому убедитесь, что кто-нибудь может отвезти вас домой.Может потребоваться день или два, чтобы обезболивающее лекарство полностью покинуло ваш организм, поэтому вы можете почувствовать сонливость, что может повлиять на ваши рефлексы и рассудительность.
Врачи-анестезиологи — самые высококвалифицированные медицинские эксперты в области анестезиологии, обезболивания и реанимации, их образование и подготовка могут означать разницу между жизнью и смертью.
IV Седация: определение и эффекты
СедацияСегодня у врачей есть много способов сделать так, чтобы их пациенты чувствовали себя максимально комфортно во время хирургических операций или процедур диагностики заболеваний.Один из распространенных способов обезболивания — седация, которая расслабляет и иногда заставляет заснуть. Седация, также известная как контролируемая анестезия, седация в сознании или сумеречная седация, обычно используется для небольших операций или для более коротких, менее сложных процедур, когда инъекции местного анестетика недостаточно, но более глубокая общая анестезия не требуется. Эти процедуры могут включать некоторые типы биопсии или использование прицела для исследования горла или толстой кишки для выявления и лечения таких заболеваний, как рак.
Обезболивающее — это лекарство, используемое для обезболивания или снятия боли, которое часто сочетается с седативным действием. Процедуры с использованием седативных средств и анальгетиков могут проводиться в больнице или амбулаторно, например в хирургическом центре в тот же день, в кабинете врача или стоматолога.
Как действуют седативный эффект и обезболивание?Седативный эффект и анальгетики обычно вводятся через капельницу в вену. В зависимости от процедуры уровень седации может варьироваться от минимального (вы чувствуете сонливость, но можете говорить) до глубокого (вы, вероятно, не помните процедуру).Умеренная или глубокая седация может замедлить дыхание, а в некоторых случаях вам могут дать кислород. Обезболивание также может вызывать сонливость. Но даже после глубокого успокоения вы не потеряете сознание, как при общем наркозе.
Даже после глубокого успокоения вы не потеряете сознание, как при общем наркозе.
Большинство пациентов быстро просыпаются после завершения процедуры и прекращения приема лекарств. Возможные побочные эффекты включают головную боль, тошноту и сонливость, но вы, вероятно, испытаете меньше эффектов, чем от общей анестезии, и вы, вероятно, быстрее поправитесь и скорее пойдете домой.
Иногда внутривенная седация и анальгетики сочетаются с другими типами обезболивания, такими как местная анестезия, которая включает одну или несколько инъекций для обезболивания небольшого участка тела, или регионарную анестезию, которая обезболивает большую часть тела, например как ниже пояса.
Каковы уровни седативного эффекта?Уровень седации, который испытывает пациент, зависит от нескольких факторов, включая тип процедуры, которую вы проводите, и то, как ваше тело реагирует на анестезию.Ваш возраст, состояние здоровья и привычки в отношении здоровья также могут повлиять на тип анестезии, которую вы будете получать. Независимо от уровня седации, важно, чтобы врач-анестезиолог принимал участие в вашей анестезиологической помощи. Врач-анестезиолог — это врач, специализирующийся на анестезии, обезболивании и лечении критических состояний.
Основные уровни седативного действия:
- Минимальная — Минимальная седация поможет вам расслабиться, но вы, скорее всего, будете бодрствовать.Вы будете понимать вопросы, которые задает врач, и сможете отвечать, а также следовать указаниям. Этот уровень седации обычно используется, когда врач хочет, чтобы вы участвовали в процедуре.
- Умеренная — Вы почувствуете сонливость и можете даже заснуть во время процедуры. Вы можете вспомнить или не вспомнить некоторые процедуры.
- Deep — На самом деле вы не будете без сознания, но вы проспите всю процедуру и, вероятно, будете мало или совсем не вспоминать об этом.
Врачи-анестезиологи — высококвалифицированные медицинские специалисты. «Как врач-анестезиолог, мы обладаем достаточной подготовкой и опытом, чтобы иметь возможность отреагировать и спасти жизнь». — Соня Пиз, MD
Рисков анестезии и оценка — Сделано для этого момента
Риски анестезииХирургия и анестезия сегодня безопаснее, чем когда-либо прежде, благодаря постоянным достижениям в науке.Но это не означает, что риск нулевой. На самом деле операция и анестезия по своей природе опасны, и, как и в случае с любыми лекарствами или процедурами, всегда есть шанс, что что-то пойдет не так. Некоторые пациенты с большей вероятностью столкнутся с проблемами или осложнениями и, возможно, даже смертью, чем другие, из-за своего возраста, состояния здоровья или типа операции, которую им предстоит. Если вы планируете операцию, есть способы снизить риск, включая встречу с врачом-анестезиологом.
Почему мне следует встретиться с врачом-анестезиологом?Если вы планируете операцию, есть способы снизить риск, включая встречу с врачом-анестезиологом.
Врач-анестезиолог — это врач, специализирующийся на анестезии, обезболивании и медицине интенсивной терапии. Этот медицинский эксперт отвечает за планирование вашей анестезиологической помощи, введение анестезии и наблюдение за вами во время операции.Чтобы сделать это эффективно, врач-анестезиолог проведет оценку здоровья перед операцией, чтобы узнать о любых медицинских состояниях, которые у вас могут быть, о принимаемых вами лекарствах, других ваших привычках в отношении здоровья и вашем прошлом опыте применения анестезии. Наличие всей этой информации поможет врачу-анестезиологу обезопасить вас. Например, врач-анестезиолог может:
- Выбирайте одни лекарства по сравнению с другими, которые будут для вас более безопасными.
- Внимательно следите за конкретными побочными эффектами или осложнениями, которые могут быть более вероятными для вас, и разработайте план действий в случае их возникновения.
- Посоветует, как снизить риск перед операцией, сделав такие вещи, как прекращение приема определенных лекарств, отказ от курения или похудание, если операция не является срочной.
Риск анестезии может быть выше, если у вас есть или когда-либо было одно из следующих состояний:
- Аллергия на анестезию или побочные реакции на анестезию в анамнезе
- Диабет
- Болезнь сердца (стенокардия, порок клапана, сердечная недостаточность или перенесенный инфаркт)
- Высокое кровяное давление
- Проблемы с почками
- Заболевания легких (астма и хроническая обструктивная болезнь легких, или ХОБЛ)
- Ожирение
- Обструктивное апноэ сна
- Ход
- Судороги или другие неврологические расстройства
Курение или употребление двух или более алкогольных напитков в день также увеличивает ваш риск.
Какие некоторые из рисков анестезии?Под общей анестезией вы теряете сознание. Этот тип анестезии, хотя и очень безопасен, чаще всего вызывает побочные эффекты и несет в себе риски. Большинство побочных эффектов являются незначительными и временными, такими как тошнота, рвота, озноб, спутанность сознания в течение нескольких дней и боль в горле, вызванная дыхательной трубкой.
Однако, хотя и редко, но есть и более серьезные риски, о которых следует знать:
- Послеоперационный делирий или когнитивная дисфункция — Состояние, называемое послеоперационной когнитивной дисфункцией, может привести к долговременной памяти и проблемам с обучением у некоторых пациентов.Это чаще встречается у пожилых людей, потому что стареющий мозг не так легко восстанавливается после наркоза. Помимо пожилых людей, большему риску подвержены люди, страдающие такими заболеваниями, как сердечные заболевания (особенно застойная сердечная недостаточность), болезнь Паркинсона или болезнь Альцгеймера, или люди, перенесшие ранее инсульт. Важно сообщить врачу-анестезиологу, если у вас есть какое-либо из этих состояний.
- Злокачественная гипертермия — Некоторые люди наследуют эту серьезную, потенциально смертельную реакцию на анестезию, которая может возникнуть во время операции, вызывая быстрое повышение температуры и сокращение мышц.Если у вас или у кого-либо из членов семьи когда-либо был тепловой удар или злокачественная гипертермия во время предыдущей операции, обязательно сообщите об этом врачу-анестезиологу.
- Проблемы с дыханием во время и после операции — Анестезия может быть более опасной для пациентов с обструктивным апноэ во сне, состоянием, при котором они перестают дышать во время сна. У пациентов с этим заболеванием анестезия может привести к закрытию горла во время операции и затруднить возвращение в сознание и сделать вдох после операции.
Самым безопасным типом анестезии является местная анестезия, инъекция лекарства, которая обезболивает небольшой участок тела, на котором проводится процедура. В редких случаях пациент будет испытывать боль или зуд в месте введения лекарства.
Регионарная анестезия, которая вызывает онемение большей части тела, например, ниже пояса, также безопаснее, чем общая анестезия, но сопряжена с некоторыми рисками.Иногда пациенты испытывают головные боли после регионарной анестезии. В редких случаях инъекция может вызвать коллапс легкого, если игла введена в область груди. Повреждение нервов от регионарной анестезии также является редким осложнением.
Врачи-анестезиологи — это самые высококвалифицированные медицинские эксперты в области анестезиологической помощи, обезболивания и реанимации, образование и подготовка которых могут означать разницу между жизнью и смертью.
Анестезиология, Хирургия, Побочные эффекты, Типы, Риск
Обзор
Что такое анестезия?
Анестезия — это медицинское лечение, которое избавляет вас от боли во время процедур или операций. Лекарства, используемые для блокирования боли, называются анестетиками. Разные виды анестезии действуют по-разному. Некоторые обезболивающие обезболивают определенные части тела, а другие обезболивают мозг, чтобы вызвать сон с помощью более инвазивных хирургических процедур, таких как операции на голове, груди или животе.
Как действует анестезия?
Анестезия временно блокирует сенсорные / болевые сигналы от нервов к центрам мозга. Периферические нервы соединяют спинной мозг с остальным телом.
Кто выполняет анестезию?
Если у вас относительно простая процедура, такая как удаление зуба, которая требует обезболивания небольшого участка, человек, выполняющий вашу процедуру, может ввести местный анестетик. При более сложных и инвазивных процедурах анестезирующее средство будет вводить врач-анестезиолог.Этот врач снимает боль до, во время и после операции. Помимо вашего врача-анестезиолога, ваша анестезиологическая бригада может состоять из обучаемых врачей (стипендиатов или ординаторов), сертифицированной зарегистрированной медсестры-анестезиолога (CRNA) или сертифицированного помощника анестезиолога (CAA).
Какие виды анестезии?
Анестезия, которую использует ваш лечащий врач, зависит от типа и объема процедуры. Варианты включают:
- Местная анестезия: Эта процедура вызывает онемение небольшого участка тела.Примеры процедур, в которых может использоваться местная анестезия, включают операцию по удалению катаракты, стоматологические процедуры или биопсию кожи. Вы не спите во время процедуры.
- Региональная анестезия: Региональная анестезия блокирует боль в большей части вашего тела, например, в конечности или во всем, что ниже груди. Вы можете находиться в сознании во время процедуры или получить седативный эффект в дополнение к регионарной анестезии. Примеры включают эпидуральную анестезию для облегчения боли при родах или во время кесарева сечения (кесарево сечение), позвоночник для операции на бедре или колене или блокировку руки при хирургии кисти.
- Общая анестезия: Эта процедура делает вас бессознательным и нечувствительным к боли или другим раздражителям. Общая анестезия используется для более инвазивных хирургических вмешательств или операций на голове, груди или брюшной полости.
- Седация: Седация расслабляет вас до такой степени, что сон будет более естественным, но при этом его можно легко разбудить или разбудить. Легкая седация может быть назначена лицом, выполняющим вашу процедуру, или вместе с обычной медсестрой, если они оба имеют подготовку по обеспечению умеренной седации.Примеры процедур, выполняемых с легкой или умеренной седацией, включают катетеризацию сердца и некоторые колоноскопии. Специалист-анестезиолог обеспечивает глубокую седацию, потому что на ваше дыхание могут повлиять более сильные анестезирующие препараты, но вы будете спать больше, чем при легкой или умеренной седации. Хотя вы не окажетесь полностью в бессознательном состоянии, вы вряд ли запомните процедуру.
Как проводится анестезия?
В зависимости от процедуры и типа необходимой анестезии ваш лечащий врач может доставить анестезию по телефону:
- Вдыхаемый газ.
- Для инъекций, в том числе уколов или внутривенно (в / в).
- Жидкость, спрей или пластырь для местного применения (наносится на кожу или глаза).
Детали процедуры
Как мне подготовиться к анестезии?
Убедитесь, что у вашего лечащего врача есть текущий список лекарств и пищевых добавок (витаминов и лекарственных трав), которые вы принимаете. Некоторые препараты могут взаимодействовать с анестезией или вызывать кровотечение и увеличивать риск осложнений. Вам также следует:
- Не ешьте и не пейте за восемь часов до обращения в больницу, если не указано иное.
- Бросьте курить, даже если это всего за один день до процедуры, чтобы улучшить здоровье сердца и легких. Наиболее положительные эффекты наблюдаются при отказе от курения в течение двух недель до этого.
- Прекратите принимать травяные добавки за одну-две недели до процедуры в соответствии с указаниями врача.
- Не принимайте Виагру или другие лекарства от эректильной дисфункции по крайней мере за 24 часа до процедуры.
- Вам следует принимать некоторые (но не все) лекарства от артериального давления, запивая глотком воды, в соответствии с указаниями вашего лечащего врача.
Что происходит во время наркоза?
Врач анестезиолог:
- Применяет один тип или комбинацию анестетиков, перечисленных выше, обезболивающих и, возможно, лекарств от тошноты.
- Отслеживает жизненно важные функции, включая артериальное давление, уровень кислорода в крови, пульс и частоту сердечных сокращений.
- Выявляет и решает проблемы, такие как аллергическая реакция или изменение показателей жизнедеятельности.
- Обеспечивает послеоперационное обезболивание.
Что мне делать после наркоза?
Для процедур с местной анестезией вы можете вернуться к работе или большинству видов деятельности после лечения, если ваш лечащий врач не укажет иное.Вам понадобится больше времени на восстановление, если вы получили регионарную или общую анестезию или седацию. Вам следует:
- Попросите кого-нибудь отвезти вас домой.
- Отдых до конца дня.
- Не садиться за руль и не эксплуатировать оборудование в течение 24 часов.
- Воздерживаться от алкоголя в течение 24 часов.
- Принимайте только лекарства или добавки, одобренные вашим поставщиком медицинских услуг.
- Избегайте принятия важных или юридических решений в течение 24 часов.
Риски / преимущества
Каковы возможные побочные эффекты анестезии?
Большинство побочных эффектов анестезии являются временными и проходят в течение 24 часов, а зачастую и раньше.В зависимости от типа анестезии и того, как ее проводят поставщики, вы можете столкнуться с:
- Боль в спине или мышцах.
- Озноб, вызванный низкой температурой тела (переохлаждение).
- Затрудненное мочеиспускание.
- Усталость.
- Головная боль.
- Зуд.
- Тошнота и рвота.
- Боль, нежность, покраснение или синяк в месте инъекции.
- Ангина (фарингит).
Каковы потенциальные риски или осложнения анестезии?
Ежегодно миллионы американцев безопасно проходят анестезию во время медицинских процедур.Однако анестезия в некоторой степени сопряжена с риском. Возможные осложнения включают:
- Осведомленность об анестезии: По неизвестным причинам примерно один из каждых 1000 человек, которым проводится общая анестезия, ощущает осознание во время процедуры. Вы можете осознавать свое окружение, но не можете двигаться или общаться.
- Коллапс легкого (ателектаз): Операция с использованием общей анестезии или дыхательной трубки может вызвать коллапс легкого. Эта редкая проблема возникает, когда воздушные мешки в легких сдуваются или наполняются жидкостью.
- Злокачественная гипертермия: Люди со злокачественной гипертермией (ЗГ) испытывают опасную реакцию на анестезию. Этот редкий наследственный синдром вызывает жар и мышечные сокращения во время операции. Перед анестезией важно связать личный или семейный анамнез ЗГ с вашим лечащим врачом-анестезиологом, чтобы избежать приема лекарств, вызывающих эту реакцию.
- Повреждение нерва: Хотя это случается редко, некоторые люди испытывают повреждение нервов, которое вызывает временную или постоянную невропатическую боль, онемение или слабость.
- Послеоперационный делирий: Пожилые люди более склонны к послеоперационному делирию. Это состояние вызывает замешательство, которое приходит и проходит около недели. Некоторые люди испытывают проблемы с долговременной памятью и обучением. Это состояние известно как послеоперационная когнитивная дисфункция.
Кто подвержен риску осложнений после анестезии?
Некоторые факторы повышают риск получения анестезии, в том числе:
- Пожилой возраст.
- Диабет или заболевание почек.
- В семейном анамнезе злокачественная гипертермия (анестезиологическая аллергия).
- Болезнь сердца, высокое кровяное давление (гипертония) или инсульты.
- Заболевания легких, такие как астма или хроническая обструктивная болезнь легких (ХОБЛ).
- Ожирение (высокий индекс массы тела или ИМТ).
- Судороги или неврологические расстройства.
- Апноэ во сне.
- Курение.
Восстановление и Outlook
Сколько времени нужно, чтобы оправиться от анестезии?
Анестетики могут оставаться в вашем организме до 24 часов.Если вам сделали седацию, регионарную или общую анестезию, вам не следует возвращаться к работе или водить машину до тех пор, пока лекарства не выйдут из вашего тела. После местной анестезии вы сможете вернуться к нормальной деятельности, если ваш лечащий врач говорит, что это нормально.
Когда звонить доктору
Когда мне следует позвонить поставщику медицинских услуг?
Вам следует позвонить своему врачу, если у вас была анестезия и опыт:
- Затрудненное дыхание.
- Сильный зуд, крапивница или опухоль.
- Онемение или паралич в любом месте вашего тела.
- Невнятная речь.
- Проблемы с глотанием.
дополнительные детали
Как анестезия влияет на беременность?
Местная анестезия воздействует на небольшой участок тела. Считается безопасным для беременных и кормящих женщин. Многие беременные женщины безопасно получают во время родов регионарную анестезию, такую как эпидуральная или спинальная блокада.Ваш лечащий врач может порекомендовать отложить плановые процедуры, требующие регионарной или общей анестезии, до родов.
Как анестезия влияет на грудное вскармливание?
Анестезия считается безопасной для кормящих матерей и их младенцев. Лекарства, используемые при всех видах анестезии, включая общую анестезию, быстро покидают систему. Пациентам часто рекомендуется сцеживать первое грудное молоко после общей анестезии, прежде чем возобновить грудное вскармливание ребенка.
Анестезиология, Хирургия, Побочные эффекты, Типы, Риск
Обзор
Что такое анестезия?
Анестезия — это медицинское лечение, которое избавляет вас от боли во время процедур или операций. Лекарства, используемые для блокирования боли, называются анестетиками. Разные виды анестезии действуют по-разному. Некоторые обезболивающие обезболивают определенные части тела, а другие обезболивают мозг, чтобы вызвать сон с помощью более инвазивных хирургических процедур, таких как операции на голове, груди или животе.
Как действует анестезия?
Анестезия временно блокирует сенсорные / болевые сигналы от нервов к центрам мозга. Периферические нервы соединяют спинной мозг с остальным телом.
Кто выполняет анестезию?
Если у вас относительно простая процедура, такая как удаление зуба, которая требует обезболивания небольшого участка, человек, выполняющий вашу процедуру, может ввести местный анестетик. При более сложных и инвазивных процедурах анестезирующее средство будет вводить врач-анестезиолог.Этот врач снимает боль до, во время и после операции. Помимо вашего врача-анестезиолога, ваша анестезиологическая бригада может состоять из обучаемых врачей (стипендиатов или ординаторов), сертифицированной зарегистрированной медсестры-анестезиолога (CRNA) или сертифицированного помощника анестезиолога (CAA).
Какие виды анестезии?
Анестезия, которую использует ваш лечащий врач, зависит от типа и объема процедуры. Варианты включают:
- Местная анестезия: Эта процедура вызывает онемение небольшого участка тела.Примеры процедур, в которых может использоваться местная анестезия, включают операцию по удалению катаракты, стоматологические процедуры или биопсию кожи. Вы не спите во время процедуры.
- Региональная анестезия: Региональная анестезия блокирует боль в большей части вашего тела, например, в конечности или во всем, что ниже груди. Вы можете находиться в сознании во время процедуры или получить седативный эффект в дополнение к регионарной анестезии. Примеры включают эпидуральную анестезию для облегчения боли при родах или во время кесарева сечения (кесарево сечение), позвоночник для операции на бедре или колене или блокировку руки при хирургии кисти.
- Общая анестезия: Эта процедура делает вас бессознательным и нечувствительным к боли или другим раздражителям. Общая анестезия используется для более инвазивных хирургических вмешательств или операций на голове, груди или брюшной полости.
- Седация: Седация расслабляет вас до такой степени, что сон будет более естественным, но при этом его можно легко разбудить или разбудить. Легкая седация может быть назначена лицом, выполняющим вашу процедуру, или вместе с обычной медсестрой, если они оба имеют подготовку по обеспечению умеренной седации.Примеры процедур, выполняемых с легкой или умеренной седацией, включают катетеризацию сердца и некоторые колоноскопии. Специалист-анестезиолог обеспечивает глубокую седацию, потому что на ваше дыхание могут повлиять более сильные анестезирующие препараты, но вы будете спать больше, чем при легкой или умеренной седации. Хотя вы не окажетесь полностью в бессознательном состоянии, вы вряд ли запомните процедуру.
Как проводится анестезия?
В зависимости от процедуры и типа необходимой анестезии ваш лечащий врач может доставить анестезию по телефону:
- Вдыхаемый газ.
- Для инъекций, в том числе уколов или внутривенно (в / в).
- Жидкость, спрей или пластырь для местного применения (наносится на кожу или глаза).
Детали процедуры
Как мне подготовиться к анестезии?
Убедитесь, что у вашего лечащего врача есть текущий список лекарств и пищевых добавок (витаминов и лекарственных трав), которые вы принимаете. Некоторые препараты могут взаимодействовать с анестезией или вызывать кровотечение и увеличивать риск осложнений. Вам также следует:
- Не ешьте и не пейте за восемь часов до обращения в больницу, если не указано иное.
- Бросьте курить, даже если это всего за один день до процедуры, чтобы улучшить здоровье сердца и легких. Наиболее положительные эффекты наблюдаются при отказе от курения в течение двух недель до этого.
- Прекратите принимать травяные добавки за одну-две недели до процедуры в соответствии с указаниями врача.
- Не принимайте Виагру или другие лекарства от эректильной дисфункции по крайней мере за 24 часа до процедуры.
- Вам следует принимать некоторые (но не все) лекарства от артериального давления, запивая глотком воды, в соответствии с указаниями вашего лечащего врача.
Что происходит во время наркоза?
Врач анестезиолог:
- Применяет один тип или комбинацию анестетиков, перечисленных выше, обезболивающих и, возможно, лекарств от тошноты.
- Отслеживает жизненно важные функции, включая артериальное давление, уровень кислорода в крови, пульс и частоту сердечных сокращений.
- Выявляет и решает проблемы, такие как аллергическая реакция или изменение показателей жизнедеятельности.
- Обеспечивает послеоперационное обезболивание.
Что мне делать после наркоза?
Для процедур с местной анестезией вы можете вернуться к работе или большинству видов деятельности после лечения, если ваш лечащий врач не укажет иное.Вам понадобится больше времени на восстановление, если вы получили регионарную или общую анестезию или седацию. Вам следует:
- Попросите кого-нибудь отвезти вас домой.
- Отдых до конца дня.
- Не садиться за руль и не эксплуатировать оборудование в течение 24 часов.
- Воздерживаться от алкоголя в течение 24 часов.
- Принимайте только лекарства или добавки, одобренные вашим поставщиком медицинских услуг.
- Избегайте принятия важных или юридических решений в течение 24 часов.
Риски / преимущества
Каковы возможные побочные эффекты анестезии?
Большинство побочных эффектов анестезии являются временными и проходят в течение 24 часов, а зачастую и раньше.В зависимости от типа анестезии и того, как ее проводят поставщики, вы можете столкнуться с:
- Боль в спине или мышцах.
- Озноб, вызванный низкой температурой тела (переохлаждение).
- Затрудненное мочеиспускание.
- Усталость.
- Головная боль.
- Зуд.
- Тошнота и рвота.
- Боль, нежность, покраснение или синяк в месте инъекции.
- Ангина (фарингит).
Каковы потенциальные риски или осложнения анестезии?
Ежегодно миллионы американцев безопасно проходят анестезию во время медицинских процедур.Однако анестезия в некоторой степени сопряжена с риском. Возможные осложнения включают:
- Осведомленность об анестезии: По неизвестным причинам примерно один из каждых 1000 человек, которым проводится общая анестезия, ощущает осознание во время процедуры. Вы можете осознавать свое окружение, но не можете двигаться или общаться.
- Коллапс легкого (ателектаз): Операция с использованием общей анестезии или дыхательной трубки может вызвать коллапс легкого. Эта редкая проблема возникает, когда воздушные мешки в легких сдуваются или наполняются жидкостью.
- Злокачественная гипертермия: Люди со злокачественной гипертермией (ЗГ) испытывают опасную реакцию на анестезию. Этот редкий наследственный синдром вызывает жар и мышечные сокращения во время операции. Перед анестезией важно связать личный или семейный анамнез ЗГ с вашим лечащим врачом-анестезиологом, чтобы избежать приема лекарств, вызывающих эту реакцию.
- Повреждение нерва: Хотя это случается редко, некоторые люди испытывают повреждение нервов, которое вызывает временную или постоянную невропатическую боль, онемение или слабость.
- Послеоперационный делирий: Пожилые люди более склонны к послеоперационному делирию. Это состояние вызывает замешательство, которое приходит и проходит около недели. Некоторые люди испытывают проблемы с долговременной памятью и обучением. Это состояние известно как послеоперационная когнитивная дисфункция.
Кто подвержен риску осложнений после анестезии?
Некоторые факторы повышают риск получения анестезии, в том числе:
- Пожилой возраст.
- Диабет или заболевание почек.
- В семейном анамнезе злокачественная гипертермия (анестезиологическая аллергия).
- Болезнь сердца, высокое кровяное давление (гипертония) или инсульты.
- Заболевания легких, такие как астма или хроническая обструктивная болезнь легких (ХОБЛ).
- Ожирение (высокий индекс массы тела или ИМТ).
- Судороги или неврологические расстройства.
- Апноэ во сне.
- Курение.
Восстановление и Outlook
Сколько времени нужно, чтобы оправиться от анестезии?
Анестетики могут оставаться в вашем организме до 24 часов.Если вам сделали седацию, регионарную или общую анестезию, вам не следует возвращаться к работе или водить машину до тех пор, пока лекарства не выйдут из вашего тела. После местной анестезии вы сможете вернуться к нормальной деятельности, если ваш лечащий врач говорит, что это нормально.
Когда звонить доктору
Когда мне следует позвонить поставщику медицинских услуг?
Вам следует позвонить своему врачу, если у вас была анестезия и опыт:
- Затрудненное дыхание.
- Сильный зуд, крапивница или опухоль.
- Онемение или паралич в любом месте вашего тела.
- Невнятная речь.
- Проблемы с глотанием.
дополнительные детали
Как анестезия влияет на беременность?
Местная анестезия воздействует на небольшой участок тела. Считается безопасным для беременных и кормящих женщин. Многие беременные женщины безопасно получают во время родов регионарную анестезию, такую как эпидуральная или спинальная блокада.Ваш лечащий врач может порекомендовать отложить плановые процедуры, требующие регионарной или общей анестезии, до родов.
Как анестезия влияет на грудное вскармливание?
Анестезия считается безопасной для кормящих матерей и их младенцев. Лекарства, используемые при всех видах анестезии, включая общую анестезию, быстро покидают систему. Пациентам часто рекомендуется сцеживать первое грудное молоко после общей анестезии, прежде чем возобновить грудное вскармливание ребенка.
Общая анестезия — Mayo Clinic
Обзор
Общая анестезия — это комбинация лекарств, которые вводят вас в состояние сна перед операцией или другой медицинской процедурой. Под общим наркозом вы не чувствуете боли, потому что полностью без сознания. Общая анестезия обычно использует комбинацию внутривенных препаратов и вдыхаемых газов (анестетиков).
Общая анестезия — это больше, чем просто сон, хотя, скорее всего, вам так будет казаться.Но мозг под наркозом не реагирует на болевые сигналы или рефлексы.
Анестезиолог — это специально обученный врач, специализирующийся на анестезии. Пока вы находитесь под наркозом, анестезиолог следит за жизненно важными функциями вашего тела и управляет вашим дыханием.
Во многих больницах анестезиолог и сертифицированная медсестра-анестезиолог (CRNA) работают вместе во время процедуры.
Продукты и услуги
Показать больше товаров от Mayo ClinicПочему это делается
Ваш анестезиолог или медсестра-анестезиолог вместе с вашим врачом порекомендуют вам лучший вариант анестезии в зависимости от типа операции, состояния вашего здоровья и индивидуальных предпочтений.Для некоторых процедур ваша команда может порекомендовать общую анестезию. К ним относятся процедуры, которые могут:
- Долго
- Результат значительной кровопотери
- Воздействовать на холодную среду
- Влияет на ваше дыхание (в частности, хирургия грудной клетки или верхних отделов брюшной полости)
Другие формы анестезии, такие как легкая седация в сочетании с местной анестезией (для небольшой области) или регионарной анестезией (для большей части тела), могут не подходить для более сложных процедур.
Риски
Общая анестезия в целом очень безопасна; большинство людей, даже с тяжелыми заболеваниями, могут без серьезных проблем пройти общую анестезию.
Фактически, ваш риск осложнений более тесно связан с типом процедуры, которую вы проходите, и вашим общим физическим здоровьем, а не с типом анестезии.
Пожилые люди или люди с серьезными проблемами со здоровьем, особенно те, кто подвергается более обширным процедурам, могут подвергаться повышенному риску послеоперационной спутанности сознания, пневмонии или даже инсульта и сердечного приступа.К особым условиям, которые могут увеличить риск осложнений во время операции, относятся:
- Курение
- Изъятия
- Обструктивное апноэ сна
- Ожирение
- Высокое кровяное давление
- Диабет
- Ход
- Другие заболевания сердца, легких или почек
- Лекарства, усиливающие кровотечение, например аспирин
- История употребления сильного алкоголя
- Лекарственная аллергия
- Нежелательные реакции на анестезию в анамнезе
Эти риски в большей степени связаны с самой операцией, а не с анестезией.
Осведомленность об анестезии
Оценки различаются, но примерно 1-2 человека из 1000 могут частично бодрствовать во время общей анестезии и испытывать так называемое непреднамеренное интраоперационное осознание. Боль бывает еще реже, но это тоже может произойти.
Из-за приема миорелаксантов перед операцией люди не могут двигаться или говорить, чтобы сообщить врачам, что они бодрствуют или испытывают боль. У некоторых пациентов это может вызвать долгосрочные психологические проблемы, похожие на посттравматическое стрессовое расстройство.
Это явление настолько редкое, что установить четкие связи сложно. Некоторые факторы, которые могут быть задействованы, включают:
- Неотложная хирургия
- Кесарево сечение
- Депрессия
- Употребление некоторых лекарств
- Проблемы с сердцем или легкими
- Ежедневное употребление алкоголя
- Более низкие дозы анестезии, чем необходимо, используемые во время процедуры
- Ошибки анестезиолога, такие как отсутствие наблюдения за пациентом или отсутствие измерения количества анестезии в системе пациента на протяжении всей процедуры
Как вы готовитесь
Общая анестезия расслабляет мышцы пищеварительного тракта и дыхательных путей, которые препятствуют попаданию пищи и кислоты из желудка в легкие.Всегда следуйте инструкциям врача о том, как избегать еды и питья перед операцией.
Обычно голодание необходимо примерно за шесть часов до операции. Возможно, вы сможете пить прозрачные жидкости за несколько часов до этого.
Ваш врач может посоветовать вам принимать некоторые из ваших обычных лекарств, запивая небольшим глотком воды во время голодания. Обсудите с врачом свои лекарства.
Возможно, вам придется избегать приема некоторых лекарств, таких как аспирин и некоторые другие безрецептурные препараты, разжижающие кровь, по крайней мере, за неделю до процедуры.Эти лекарства могут вызвать осложнения во время операции.
Некоторые витамины и лечебные травы, такие как женьшень, чеснок, гинкго билоба, зверобой, кава и другие, могут вызвать осложнения во время операции. Перед операцией обсудите с врачом типы пищевых добавок, которые вы принимаете.
Если у вас диабет, поговорите со своим врачом о любых изменениях в приеме лекарств во время периода голодания. Обычно утром перед операцией вы не принимаете пероральные лекарства от диабета.Если вы принимаете инсулин, ваш врач может порекомендовать уменьшенную дозу.
Если у вас апноэ во сне, обсудите свое состояние с врачом. Анестезиологу или анестезиологу необходимо будет внимательно следить за вашим дыханием во время и после операции.
Что вас может ожидать
Перед процедурой
Перед проведением общей анестезии ваш анестезиолог поговорит с вами и может задать вопросы о:
- История вашего здоровья
- Лекарства, отпускаемые по рецепту, без рецепта, и растительные добавки
- Аллергия
- Ваш прошлый опыт применения анестезии
Это поможет вашему анестезиологу выбрать наиболее безопасные для вас лекарства.
Во время процедуры
Ваш анестезиолог обычно вводит обезболивающие через внутривенную трубку на руке. Иногда вам могут дать газ, которым вы дышите через маску. Дети могут предпочесть ложиться спать с маской.
Когда вы заснете, анестезиолог может вставить вам трубку в рот и вниз по трахею. Трубка гарантирует, что вы получаете достаточно кислорода и защищает ваши легкие от крови или других жидкостей, таких как желудочные жидкости.Вам дадут миорелаксанты, прежде чем врачи вставят трубку, чтобы расслабить мышцы дыхательного горла.
Ваш врач может использовать другие варианты, например маску для дыхательных путей гортани, чтобы контролировать ваше дыхание во время операции.
Кто-то из бригады анестезиологов постоянно наблюдает за вами, пока вы спите. Он или она при необходимости отрегулирует ваши лекарства, дыхание, температуру, жидкости и артериальное давление. Любые проблемы, возникающие во время операции, устраняются дополнительными лекарствами, жидкостями и, иногда, переливаниями крови.
После процедуры
Когда операция завершена, анестезиолог меняет лекарства, чтобы разбудить вас. Вы будете медленно просыпаться либо в операционной, либо в палате восстановления. Вы, вероятно, почувствуете себя вялым и немного сбитым с толку, когда впервые проснетесь. Вы можете испытать общие побочные эффекты, такие как:
- Тошнота
- Рвота
- Сухость во рту
- Боль в горле
- Мышечные боли
- Зуд
- Дрожь
- Сонливость
- Слабая охриплость
Вы также можете испытать другие побочные эффекты после пробуждения от анестезии, такие как боль.Бригада анестезиологов спросит вас о боли и других побочных эффектах. Побочные эффекты зависят от вашего индивидуального состояния и типа операции. Ваш врач может прописать вам лекарства после процедуры, чтобы уменьшить боль и тошноту.
Клинические испытания
Изучите исследования клиники Mayo, посвященные тестам и процедурам, которые помогают предотвратить, выявлять, лечить или контролировать состояния.
Декабрь18, 2020
Обычные лекарства, используемые в анестезии
Анестезиологи используют в своей практике различные лекарства, чтобы пациенты были в безопасности, расслабились и не болели во время операций. Они варьируются от мягких седативных средств для небольших процедур до сильнодействующих ингаляционных газов и миорелаксантов для крупных или длительных операций.
Анальгетики (обезболивающие)
Обезболивающее — это лекарство, которое помогает облегчить боль. Этот класс лекарств можно подразделить на множество различных категорий в зависимости от того, как каждый тип лекарства работает для выполнения этой задачи.Некоторые из лекарств, обычно назначаемых анестезиологами, включают:
- Ацетаминофен (Тайленол®): Его можно вводить в виде таблеток или вводить внутривенно (в / в). Он обычно используется в послеоперационном периоде в сочетании с наркотическими анальгетиками, такими как гидрокодон (Norco®, Lortab®).
- Нестероидные противовоспалительные препараты (НПВП) : Анестезиологи иногда используют НПВП кеторолак (Торадол®) для облегчения послеоперационной боли.Его вводят внутривенно или внутримышечно. Этот класс анальгетиков не так часто используется в операционных, потому что он может увеличить риск кровотечения после некоторых процедур.
- Наркотики : Этот класс анальгетиков является сильнодействующим обезболивающим. Эти препараты можно вводить несколькими различными способами, включая внутривенное, пероральное или трансдермальное введение (кожный пластырь). Некоторые из обычно используемых наркотиков включают морфин, фентанил, гидроморфон (Дилаудид®), мерперидин (Демерол®) и оксикодон (Оксиконтин®).Анестезиологи вводят эти препараты во время операции (во время операции) и после операции (после операции), чтобы облегчить боль. Важно, чтобы пациент находился под тщательным наблюдением во время приема этих лекарств, поскольку они могут уменьшить тягу к дыханию.
Анксиолитики (седативные средства)
Анксиолитики — это лекарства, которые помогают уменьшить или облегчить беспокойство и расслабить тело. В более высоких дозах их также можно использовать для сна. Они также могут вызывать антероградную амнезию, когда пациент не помнит событий после приема лекарства, как правило, в течение нескольких часов.Эти лекарства обычно вводятся перед операцией, чтобы расслабить пациента перед тем, как попасть в операционную. С этой целью анестезиологи обычно вводят мидазолам (Versed®) внутривенно. Детям мидазолам можно вводить перорально в жидком или назальном виде в виде спрея перед процедурой.
Местные анестетики
Местные анестетики — это лекарства, которые блокируют прохождение импульсов по нервам, которые передают болевые сигналы. Они также широко известны как «агенты, вызывающие онемение».Местные анестетики можно вводить или распылять в небольшую область, чтобы создать локализованную область без ощущения, или их можно вводить рядом с основными нервами, чтобы уменьшить ощущение всей конечности. Бензокаиновый спрей (Hurricaine®) или лидокаиновая мазь иногда используются для обезболивания рта и горла при процедурах, связанных с размещением камеры, таких как офисные процедуры в ухе, носу и горле (ЛОР) или эндоскопия верхних отделов желудочно-кишечного тракта (ЭГДС). Лидокаин, мепивикаин, бупивикаин (Marcaine®) и ропивикаин обычно используются для инъекций в места хирургического вмешательства или для регионарной анестезии (блокады нервов).
Средства общей анестезии
Общие анестетики — это лекарства, которые вызывают и поддерживают бессознательное состояние. Они вызывают антероградную амнезию, что означает, что пациент не помнит событий, которые последовали за их введением. Этот класс лекарств создает амнезию при хирургическом вмешательстве. Их можно вводить внутривенно или вдыхать в виде газа.
Ингаляционные газы: севофлуран, десфлуран, изофлуран
Внутривенные средства: пропофол (Диприван®), кетамин, этомидат
Пропофол (Диприван®) является наиболее часто используемым внутривенным анестетиком для общей анестезии.В более низких дозах он вызывает сон, позволяя пациенту продолжать дышать самостоятельно. Он часто используется анестезиологом для седативного эффекта в дополнение к анксиолитикам и анальгетикам. В более высоких дозах пропофол оказывает сильное угнетающее действие на дыхательные пути (останавливает дыхание) и может использоваться для потери сознания при интубации (установка дыхательной трубки) и других хирургических процедурах.
Паралитики (миорелаксанты)
Паралитики — это лекарства, которые вызывают полное расслабление мышц и помогают облегчить интубацию и операцию.Эти препараты можно вводить только пациентам, находящимся в полном бессознательном состоянии и под наблюдением. Сукцинилхолин — это паралитическое средство короткого действия, которое часто используется для коротких процедур, требующих интубации, и в экстренных ситуациях. Векуроний, рокуроний (Земурон®) и цисатракуриум (Нимбекс®) — это паралитики длительного действия, используемые для поддержания паралича во время длительных хирургических процедур. По завершении операции перед прекращением анестезии и удалением дыхательной трубки назначают реверсивные препараты для устранения эффекта расслабления мышц.
.


