что это значит повышенные, высокие plt у грудничка, причины
Здоровье ребенка должно контролироваться на всем протяжении его взросления. Важно оценивать не только внешние признаки общего состояния, но и проводить регулярный анализ крови малыша. Это исследование показано к проведению не реже одного раза в год и позволяет вовремя выявить различные отклонения в плазме крови. Что сделать, если тромбоциты повышены у ребенка. О чем это говорит, и какие меры необходимо предпринять?
Анализ и нормы
Сколько тромбоцитов в плазме крови определяется в ходе клинического анализа. Его еще называют общим исследованием крови. Забор материала берется из пальца пациента. После этого полученную кровь смешивают со специальными реактивами. Завершающим этапом исследования является подсчет количества тромбоцитов при помощи увеличительного устройства.
Перед забором крови нужно выполнить стандартные требования, которые выставляются для любого анализа. Нужно воздержаться от приема пищи, исключить тяжелые физические нагрузки и стресс.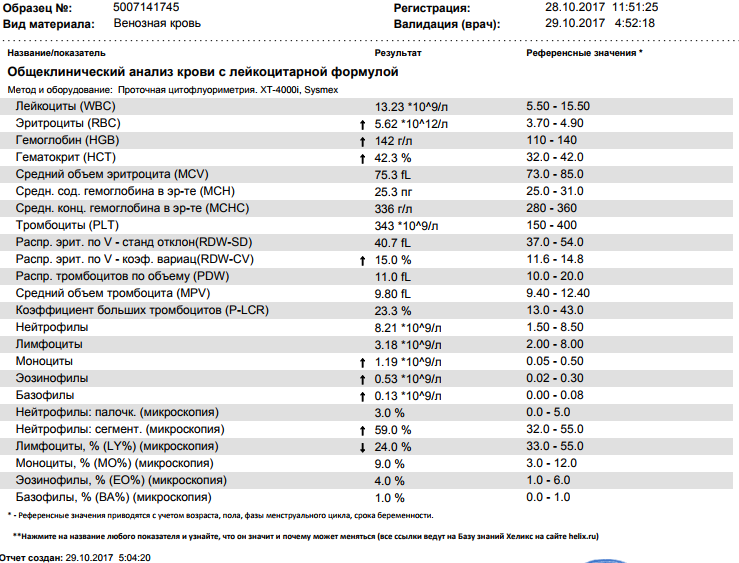
Количество тромбоцитов в крови у ребенка нужно контролировать постоянно, особенно важно сдать анализ, если малыш слишком устает, вы заметили что у него часто идет носом кровь или появляются синяки. Также поводом для обращения к врачу должно стать, если у ребенка повышена кровоточивость десен, мучают головокружения, и он потерял аппетит.
Нормы plt для детей таковы:
| Возраст ребенка | Средние нормы |
|---|---|
| Новорожденный ребенок первой недели жизни | 100-420 тыс./мл3. |
| Дети до 1 года | 145-351 тыс./мл3. |
| Дети до 15 лет | 179-321 тыс./мл3. |
| Девочки подросткового возраста 15-18 лет (с наступлением менструаций) | 74-221 тыс.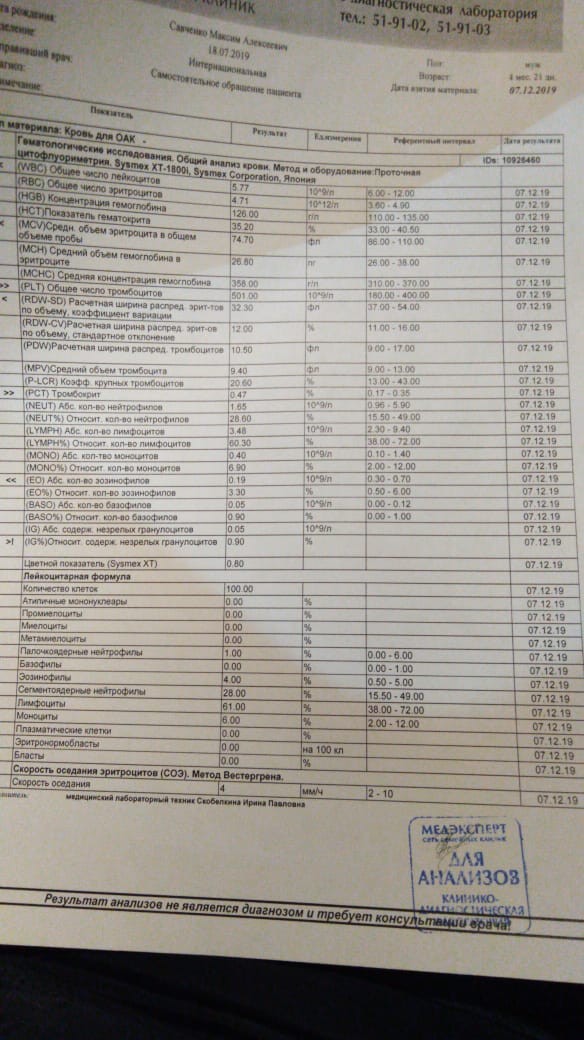 /мл3. /мл3. |
Когда проводится анализ
В первый раз тромбоциты у грудничка определяют еще в родильном доме. Этот анализ необходим для того чтобы своевременно выявить или исключить наличие врожденных патологий внутренних органов. После этого анализ крови у малыша берут в 3 месяца, в ходе профилактического обследования. Дальше по графику анализ проводится в 1 год, 2 года, 3 года, 6 лет и в подростковом возрасте.
Если у врача нет повода назначить дополнительные анализы, этого бывает достаточно для контроля здоровья крохи.
Если врач назначает дополнительный анализ, это может означать, что ребенок часто болеет или у доктора есть подозрения на некоторые отклонения, например железодефицитную анемию, грибковые заболевания, нарушения в работе внутренних органов и др. Также анализ назначается чтобы отследить результаты лечения, восстановление в послеоперационном периоде и т.д. Сегодня клинический анализ крови является довольно информативным исследованием, которое позволяет выявить любые отклонения в организме на ранних стадиях.
Повышение показателей
Почему в анализе крови появилось много тромбоцитов? Повышенные тромбоциты у ребенка могут говорить о развитии тромбоцитоза. Это состояние опасно возможностью образования тромбов в сосудистой системе. Такая патология развивается на фоне следующих заболеваний:
- Эритримия.
- Нарушение функций селезенки.
- Стресс.
- Физические нагрузки.
- Инфекционные болезни.
- Грибковые поражения.
- Глистные инвазии.
- Недостаток железа в крови.
- Патологии печени.
- Онкологические заболевания.
Помимо этого повышены тромбоциты в крови у ребенка могут быть вследствие приема определенных препаратов, после обширных травм или хирургического лечения. Любое отклонение от норм в анализе крови в сторону понижения или повышения свидетельствует о нарушениях работы организма у ребенка. Следует помнить, что возраст малыша является основным фактором для подсчета норм.
Следует помнить, что возраст малыша является основным фактором для подсчета норм.
Симптомы тромбоцитоза
Тромбоцитоз, что это значит? Диагноз тромбоцитоз ставится ребенку только когда количество тромбоцитов в крови больше нормы в несколько раз. Родители должны тщательно следить за состоянием ребенка. Высокие тромбоциты можно заподозрить при наличии следующих симптомов:
- Частые головные боли.
- Увеличение селезенки.
- Наличие тромбов.
- Онемение рук и ног с характерным покалыванием.
- Общая слабость.
- Частые головокружения.
- Зуд кожных покровов.
- Нарушения работы нервной системы.
- Боли в области почек и нарушение мочеиспускания.
Также для детского возраста при повышении plt в анализе крови характерны носовые кровотечения, кровоточивость десен и необъяснимое возникновение синяков на теле. Все эти проявления говорят о том, что у ребенка нарушен баланс тромбоцитов в крови, и нужно срочно обратиться к врачу.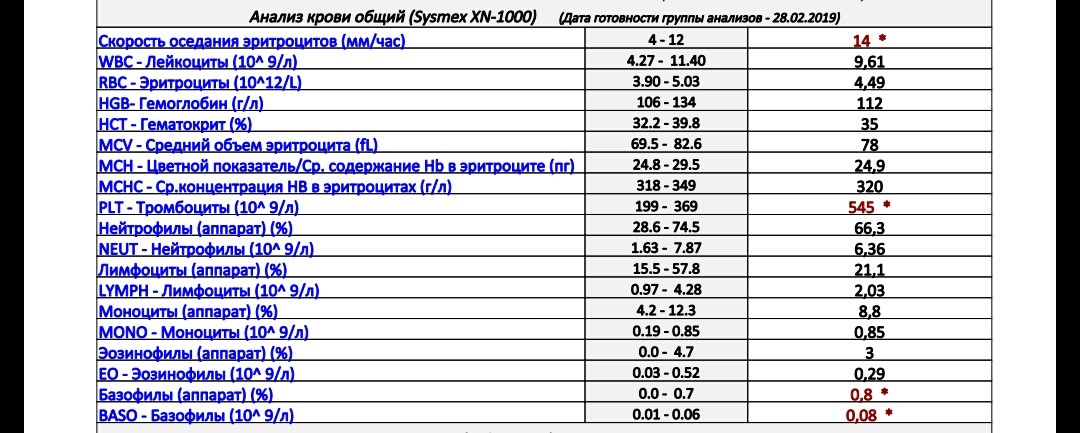
Родителям следует помнить, что тромбоциты у детей играют важную роль в поддержании здоровья всего организма.
Сегодня врачи выделяют три типа тромбоцитоза — первичный, вторичный и клональный. Первичный и клональный тромбоцитоз развивается на фоне нарушения работы костного мозга. Однако чаще всего в медицинской практике встречается вторичная форма тромбоцитоза у детей. Она развивается на фоне инфекционных, грибковых или вирусных заболеваний. Также ее развитию способствуют частые кровотечения и травмы.
Лечение
Повышенные тромбоциты в крови сегодня успешно лечатся, что значительно снижает развитие опасных последствий. В первую очередь, если анализ plt показал превышение, нужно искать причины отклонения. Для этого ребенку могут быть назначены дополнительные обследования и консультация узких специалистов, таких как:
- Гематолог.
- Травматолог.
- Инфекционист.
- Гастроэнтеролог.
- Онколог.
- Нефролог.

При повышении plt в анализе крови маленькому пациенту необходимо провести дополнительные анализы, среди них:
- Определение в сыворотке железа и ферритина.
- Контроль С-реактивного белка и группы серомукоидов.
- Анализ на коагуляцию крови.
- Ультразвуковое исследование внутренних органов.
- Анализ костного мозга.
Эти исследования и диагностические процедуры помогут выявить истинную причину высокого plt для назначения адекватного и эффективного лечения. До получения результатов анализа малышу могут быть прописаны препараты группы цитостатиков. В случае, когда plt в анализе крови увеличенный в десятки раз, врачи могут проводить тромбоцитоферез, чтобы удалить лишние клетки из крови. Дальнейшее лечение зависит от первичного заболевания и формы тромбоцитоза.
Помимо лекарственной терапии ребенку обязательно нужно корректировать питание. Повысить число тромбоцитов могут такие продукты как бананы, грецкие орехи, шиповник и манго. От этих продуктов следует отказаться в детском меню. Понижению тромбоцитов способствуют свежие ягоды, свекла, растительное масло, томатный сок, компоты и морсы. Диету нужно составлять после консультации с гематологом и диетологом. Грудной ребенок, у которого завышенный объем тромбоцитов, должен питаться молоком матери как можно дольше.
От этих продуктов следует отказаться в детском меню. Понижению тромбоцитов способствуют свежие ягоды, свекла, растительное масло, томатный сок, компоты и морсы. Диету нужно составлять после консультации с гематологом и диетологом. Грудной ребенок, у которого завышенный объем тромбоцитов, должен питаться молоком матери как можно дольше.
Детям, которым уже исполнился один год в рацион нужно обязательно включать молочные продукты, морепродукты и красное мясо. Также нужно следить, чтобы ребенок ел достаточное количество овощей и фруктов. Рациональное питание поможет малышу полноценно развиваться и избавиться от проблем запустения крови.
По наблюдениям врачей с повышением тромбоцитов у детей они сталкиваются чаще всего в летний период. Лето — это не только время отдыха, но и период распространения различных инфекций. Также в летние месяцы превысить уровень тромбоцитов в крови может банальное обезвоживание организма, которое случается от долгого пребывания на солнце или в результате рвоты и диареи от инфекционных болезней. Поддержать нормальный уровень тромбоцитов в это время поможет обильное питье, витаминная еда и правильный распорядок дня.
Поддержать нормальный уровень тромбоцитов в это время поможет обильное питье, витаминная еда и правильный распорядок дня.
Каждому родителю следует помнить, что тщательное наблюдение за состоянием ребенка и своевременное обращение к врачу помогут выявить любые отклонения на самых ранних стадиях. Тромбоцитоз в детском возрасте несет опасность для здоровья крохи, а потому анализ крови – это необходимость для оценки состояния ребенка. Любое недомогание малыша должно стать поводом обращения к врачу, помните, что здоровье ребенка на вашей ответственности. От ваших действий зависит, насколько здоров будет ваш малыш во взрослой жизни.
Вконтакте
Google+
Одноклассники
если повышены тромбоциты в крови у ребенка — 25 рекомендаций на Babyblog.ru
Общий анализ крови: чем болеет ребенок?
Чтобы с вами ни случилось, врачи назначают одно и то же — общий анализ крови. Болят почки — общий анализ крови, болит в груди — общий анализ крови, поднялась температура — опять общий анализ крови, а там посмотрим.
К тому же врачи, глубокомысленно в этот анализ взглянув, назначают всегда одно и то же — антибиотики. Тридцать лет тому назад назначали олететрин, десять лет назад — оспен, сейчас вот в моде аугментин и супракс. Скажу по секрету — оспен, супракс и аугментин хотя и разные по химическому составу, но работают абсолютно одинаково, да еще и против одних и тех же бактерий.
Можно конечно сколь угодно возмущаться по этому поводу, но давайте посмотрим немножко с другой стороны. Предположим, что анализ крови мы с вами уже сдали, малышу укололи пальчик, на следующий день, отстояв длиннющую очередь, вы забрали анализ в лаборатории. Пора в другую очередь, чтобы показать анализ врачу? Не спешите. Давайте сами заглянем туда и попробуем разобраться, что значат все эти латинские слова и загадочные цифры.
Ага. Анализ крови делится на две части. Первая часть — так называемая красная кровь, то есть гемоглобин, эритроциты, тромбоциты и цветовой показатель. Вся эта шатия отвечает за перенос кислорода в клетки и при инфекции не шибко-то и страдает. Нам с вами нужно лишь бегло пробежаться по нормам и убедившись, что все хорошо, переходить ко второй части.
Первая часть — так называемая красная кровь, то есть гемоглобин, эритроциты, тромбоциты и цветовой показатель. Вся эта шатия отвечает за перенос кислорода в клетки и при инфекции не шибко-то и страдает. Нам с вами нужно лишь бегло пробежаться по нормам и убедившись, что все хорошо, переходить ко второй части.
Нормы.
Гемоглолбин (он же Hb), измеряется в граммах на литр (!) крови и отвечает за перенос кислорода.
У месячного ребенка норма гемоглобина 115-175 (это вам не взрослый, тут все сложнее), в полгода — 110-140 — так же, как и у нас с вами, и так собственно, аж до 10-12 лет. 110-140 (145 по другим данным) грамм на литр крови.
Эритроциты, они же RBC — клетки, в которых гемоглобин и плавает в крови. Ага, это как раз они при помощи гемоглобина кислород и переносят. В месяц у ребенка нормой будет 3,8-5,6 — внимание! — триллионов эритроцитов на литр крови. У годовалого ребенка (как и у взрослого) этих самых триллионов уже поменьше — 3,5-4,9 на литр крови. Что делать — если выкачивать кровь для анализа литрами, все приходится считать в триллионах. Ничего, дальше будет попроще, вот увидите.
Ничего, дальше будет попроще, вот увидите.
Ретикулоциты, они же RTC, измеряется их количество, слава Богу, в процентах. Это так сказать, юные эритроциты, их не должно быть более 15% у детей до года и не более 12 % у детей старше года или у взрослых. Нижний предел нормы для ретикулоцитов — 3%. Если их меньше, ребенок находится на пороге анемии, и меры необходимо принимать как можно скорее.
Тромбоциты. Английская аббревиатура PLT. Их существенно меньше, чем эритроцитов — их количество измеряют «всего лишь» в миллиардах на литр крови, норма от 180 до 400 для детей до года и от 160 до 360 для детей старше года или у взрослых. Тромбоциты — это собственно и не клетки вовсе, а так — обломки гигантской клетки-предшественника, из этих обломков, в случае чего, формируются тромбы — например, чтобы прекратить кровотечение, если малыш, не дай Бог, поранится.
СОЭ (ESR). Это даже и не клетки вовсе, а показатель скорости оседания эритроцитов — чем быстрее эта самая скорость («быстро» это не как едет автомобиль, здесь скорость измеряется в мм в час), тем активнее воспалительный процесс, по поводу которого вам возможно и порекомендовали сдать анализ крови. Нормы СОЭ в 1 месяц — 4-10, в 6 месяцев 4-8, а вот от года и до 12 лет — от 4 до 12 мм в час. Потом нормы той самой СОЭ будут отличаться еще и в зависимости от пола, но это уже совсем другая история.
Нормы СОЭ в 1 месяц — 4-10, в 6 месяцев 4-8, а вот от года и до 12 лет — от 4 до 12 мм в час. Потом нормы той самой СОЭ будут отличаться еще и в зависимости от пола, но это уже совсем другая история.
Кроме этих показателей, есть еще множество других — гематокрит (НСТ), ширина распределения эритроцитов (RDWc), средний объем эритроцита (MCV), среднее содержание гемоглобина в эритроците (MCH) и даже средняя концентрация гемоглобина в эритроците (MCHC). Все эти показатели служат для диагностики анемий, поэтому нам с вами (мы ведь разговариваем об инфекциях, помните?) будет лучше отложить их обсуждение на потом.
Для нас гораздо важнее не система переноса кислорода, а система защиты организма от инфекций. Это так называемая белая кровь, лейкоциты. Вот на ней мы остановимся очень и очень подробно.
ЛЕЙКОЦИТЫ ИЛИ БЕЛАЯ КРОВЬ: ЭВОЛЮЦИЯ ИММУННОЙ СИСТЕМЫ
Лейкоциты бывают разные. Одни отвечают за борьбу с бактериями, другие расправляются с вирусами, третьи «специализируются» по вовсе уж крупным супостатам — например по растительным клеткам (такое бывает чаще, чем вы думаете — я имею в виду аллергию на пыльцу растений) или даже по многоклеточным мерзавцам-глистам.
Поэтому посмотреть общее число лейкоцитов при острой инфекции — это хорошо, но чертовски мало. В лучшем случае доктор определит, что инфекция есть. Но чтобы понять, что именно эту инфекцию вызвало, нужно смотреть, какие именно лейкоциты повышены. Называется такое исследование лейкоцитарной формулой.
Вот о ней мы и поговорим.
Нормы.
Основные изменения в красной крови у детей происходят не то что до года — до месяца, и связано это с тем, что в течение первого месяца жизни у ребенка еще сохраняются в крови следы перехода на дыхание легкими. С иммунной системой все гораздо сложнее — она изменяется непрерывно в течение первых шести лет жизни, причем крайне неравномерно. Так что приготовьтесь. Цифр будет побольше.
Лейкоциты. Они же WBC. Их количество измеряется в миллиардах на литр крови (что по сравнению с эритроцитами выглядит как-то даже и несерьезно). А поскольку при рождении ребенок переходит из стерильной среды (утроба матери) в среду крайне нестерильную — что ж тут поделать, никакие уборки и кварцевания в комнатке малыша не обеспечивают гибели ВСЕХ находящихся там микробов, количество лейкоцитов даже в норме у детей гораздо выше, чем у взрослых.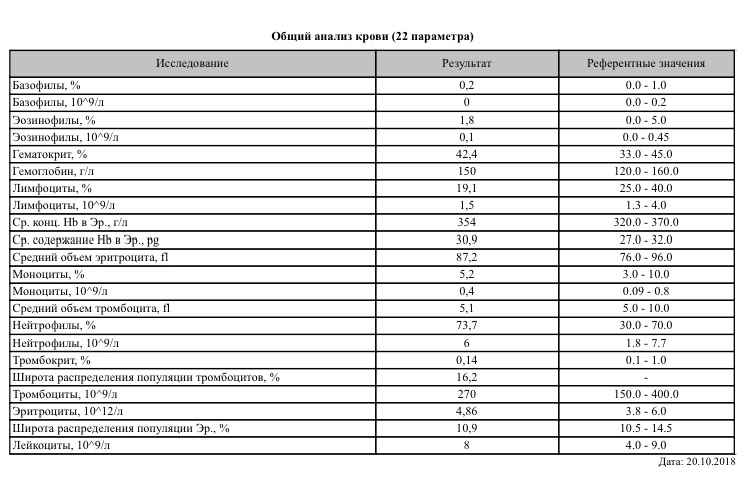 Правда, это количество с возрастом снижается. У ребенка одного месяца от роду норма лейкоцитов в крови составляет от 6,5 до 13,8, в полгода от 5,5 до 12,5, с года до шести лет (ага, в то самое время когда ребенок чаще всего болеет) от 6 до 12. И лишь когда иммунитет ребенка становится достаточно стойким, чтобы противостоять многочисленным инфекциям, количество лейкоцитов приближается к количеству их у взрослых — от 4,5 до 9 (некоторые почему-то считают нормой 12, но это не совсем так).
Правда, это количество с возрастом снижается. У ребенка одного месяца от роду норма лейкоцитов в крови составляет от 6,5 до 13,8, в полгода от 5,5 до 12,5, с года до шести лет (ага, в то самое время когда ребенок чаще всего болеет) от 6 до 12. И лишь когда иммунитет ребенка становится достаточно стойким, чтобы противостоять многочисленным инфекциям, количество лейкоцитов приближается к количеству их у взрослых — от 4,5 до 9 (некоторые почему-то считают нормой 12, но это не совсем так).
Нейтрофилы, они же NEU. Их количество считают не в абсолютных единицах (сколько на литр крови) а в процентах от общего числа лейкоцитов. Задача этих клеток — борьба с бактериями. Это довольно честная драка: нейтрофилы просто поедают зазевавшиеся бактериальные клетки и переваривают их. Правда, кроме бактериальных клеток нейтрофилы еще выступают и в роли своеобразных уборщиков — точно таким же образом они убирают из организма любой клеточный мусор, а не только микробов.
Нейтрофилы бывают разные: есть палочкоядерные нейтрофилы (это своего рода юниоры среди клеток-пожирателей), но их в крови не очень-то и много — такие дела, как уничтожение инфекций — задача не детская.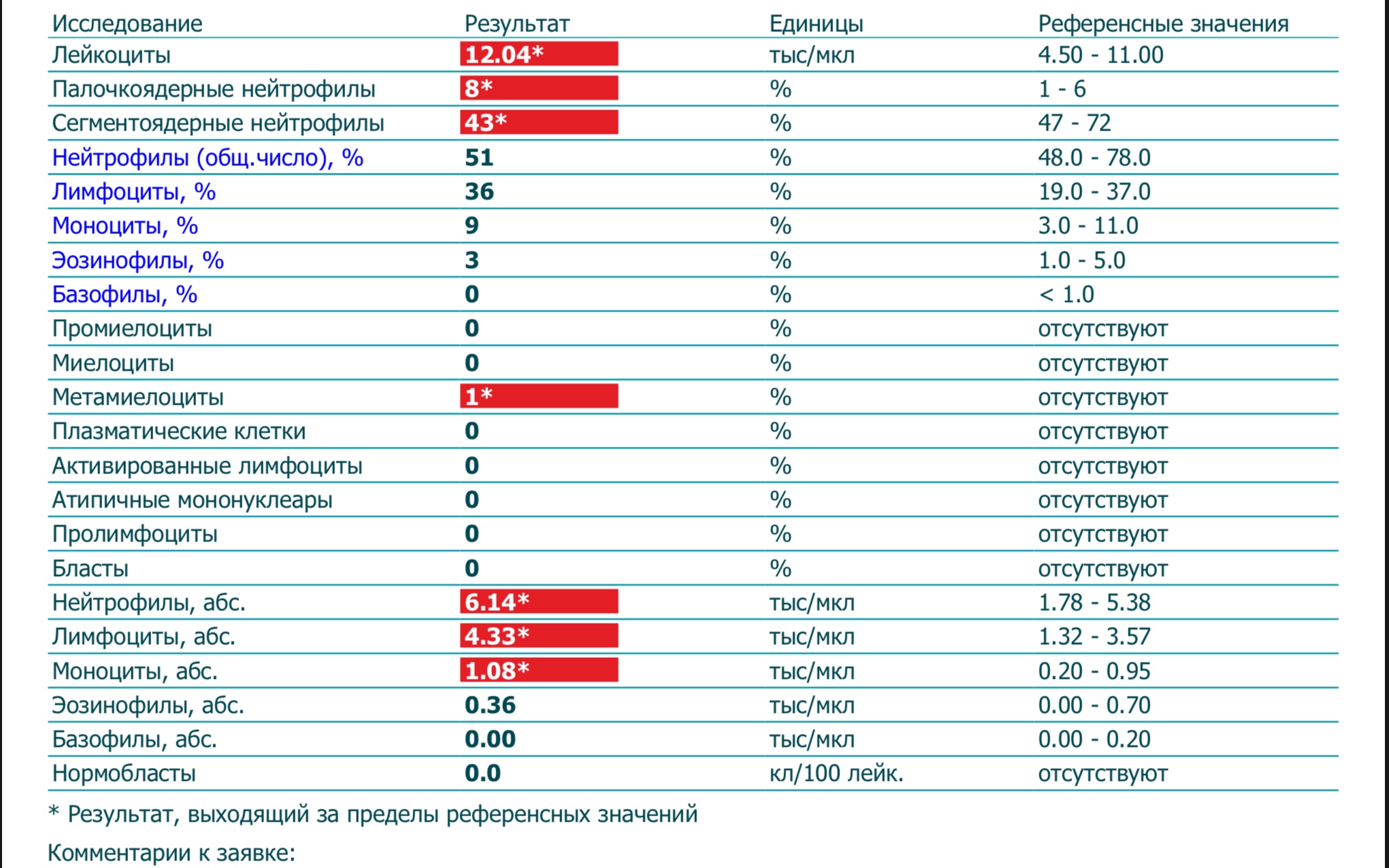 Их количество почти не меняется с возрастом — и у месячного, и у годовалого и даже у шестилетнего ребенка их от 0,5 до 4.5 %. И только у детей старше семи лет (как впрочем и у взрослых) верхняя граница нормы палочкоядерных нейтрофилов поднимается аж до 6%. Иммунитет готов к вторжениям, ага.
Их количество почти не меняется с возрастом — и у месячного, и у годовалого и даже у шестилетнего ребенка их от 0,5 до 4.5 %. И только у детей старше семи лет (как впрочем и у взрослых) верхняя граница нормы палочкоядерных нейтрофилов поднимается аж до 6%. Иммунитет готов к вторжениям, ага.
Но настоящие «рабочие лошадки» иммунной системы — это сегментоядерные нейтрофилы — кстати, именно они являются основной и почти единственной защитой для детей моложе 2 лет. У детей до года в норме их от 15 до 45%, а с года до шести лет (когда работы существенно прибавляется) то количество нейтрофилов существенно вырастает — от 25 до 60 %. Наконец, к семи годам, количество сегментоядерных нейтрофилов добирается таки до взрослой нормы. Правда, норма эта весьма размыта — от 30 до 60%. То есть и тридцать процентов — норма, и шестьдесят — норма тоже.
Моноциты, они же MON. Это — «младшие братья» нейтрофилов. До поры до времени они сидят в тканях, а в кровь выплывают исключительно редко. В норме их количество не превышает от 2 до 12% у детей до года или от 2 до 10% у детей старше года. Взрослые от детей по этому показателю не отличаются ничуть — все те же 2-10%. Правда, когда нейтрофилов в крови начинает катастрофически не хватать, им на помощь приходят как раз моноциты и число моноцитов в крови хоть и не сильно, но увеличивается.
Взрослые от детей по этому показателю не отличаются ничуть — все те же 2-10%. Правда, когда нейтрофилов в крови начинает катастрофически не хватать, им на помощь приходят как раз моноциты и число моноцитов в крови хоть и не сильно, но увеличивается.
Эозинофилы, они же EOS. Поговаривают, что эозинофилы ответственны за аллергические реакции. Мягко говоря, это не совсем так. Эозинофилы не производят иммуноглобулинов класса Е, уровень которого как раз и повышен у аллергиков. Эозинофилы, если хотите, — «высшая каста» клеток-пожирателей (до этого как о клетках-пожирателях мы говорили о нейтрофилах и моноцитах). Они способны сожрать все, что не способно сожрать их самих. Даже многоклеточные агрессоры (глисты, ага) и весьма крупные чужеродные клетки (например кишечные амебы) отчаянно боятся эозинофилов. Дело в том, что эозинофилы не заглатывают клетки — они присасываются к ним, впрыскивают внутрь клеток свои пищеварительные ферменты и затем высасывают содержимое этих клеток, как ребенок высасывает двухлитровый пакет сока.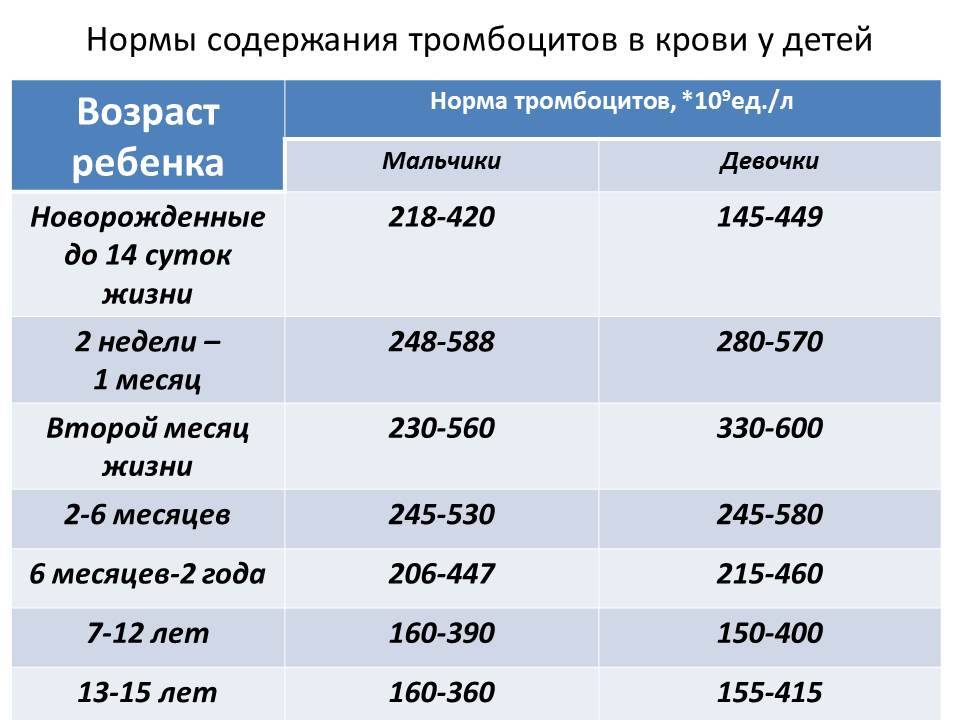 Только отвернись — и от пакета (в нашем случае от небольшого глиста, например) остается лишь пустая оболочка. В норме эозинофилов в крови немного — от 0,5 до 6%
Только отвернись — и от пакета (в нашем случае от небольшого глиста, например) остается лишь пустая оболочка. В норме эозинофилов в крови немного — от 0,5 до 6%
Лимфоциты, они же LYM. Это — основные клетки зрелой иммунной системы. Их специализация — борьба и с вирусами и с бактериями. Но особенно азартно лимфоциты расправляются или с вирусами или со своими же собственными клетками, по наивности этих вирусов приютивших. В норме в крови ребенка моложе года лимфоцитов от 40 до 72%, хотя работают они, право слово, вполсилы. А вот когда иммунная система малыша начинает таки развиваться (напоминаю, развитие иммунной системы после года и заканчивается в основном к 6-7 годам), число лимфоцитов в крови достаточно резко падает — до 26-60%. Наконец, после 7 лет лимфоциты «устаканиваются» на отметке в 22-50%.
Базофилы, BAS. Просто юные лимфоциты. Их число никогда не превышает 1%.
Все. Уф-ф-ф-ф…
НУ И КТО ВИНОВАТ В ИНФЕКЦИИ?
Когда знаешь, какие клетки крови за что отвечают, разобраться по анализу крови что за инфекция на этот раз у ребенка не просто, а элементарно просто.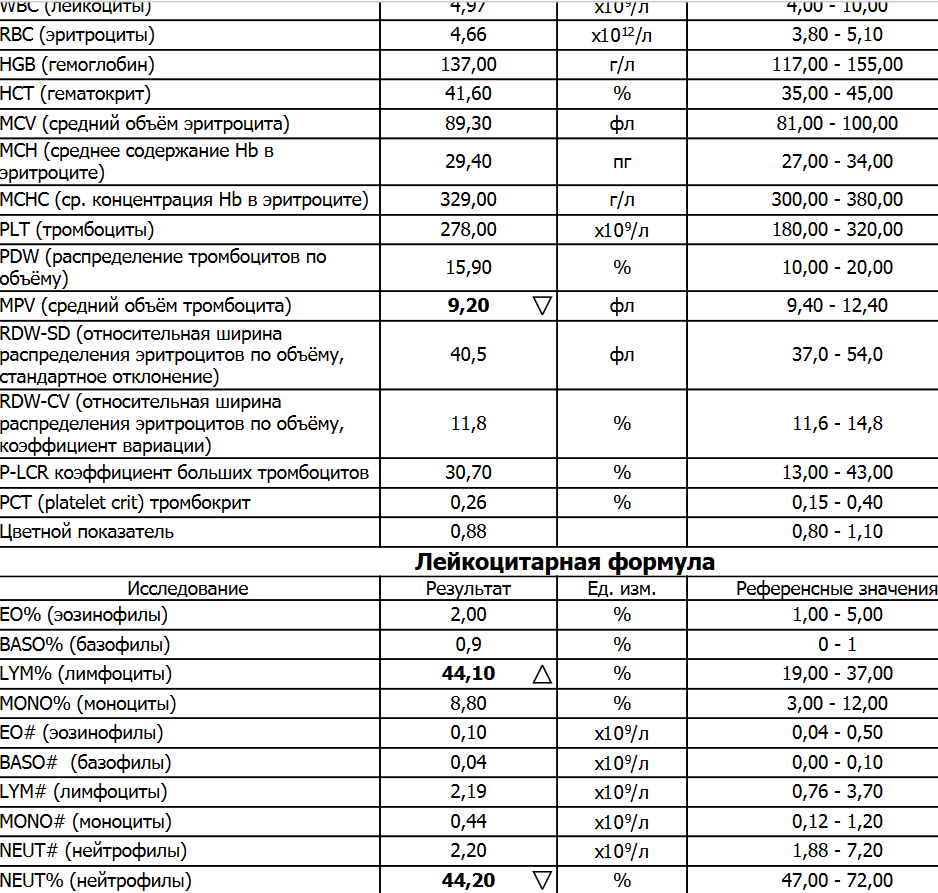 Высокая СОЭ и высокие лейкоциты — значит, инфекция в разгаре и лечить ее необходимо просто немедленно (в довесок к этим показателям чаще всего имеется температура хорошо за 38). Высокие нейтрофилы — значит, мы с вами познакомились с очередными бактериями, а высокие лимфоциты означают очередную вирусную инфекцию.
Высокая СОЭ и высокие лейкоциты — значит, инфекция в разгаре и лечить ее необходимо просто немедленно (в довесок к этим показателям чаще всего имеется температура хорошо за 38). Высокие нейтрофилы — значит, мы с вами познакомились с очередными бактериями, а высокие лимфоциты означают очередную вирусную инфекцию.
Все просто, как видите. А теперь давайте посмотрим примеры. И чтобы не заморачиваться цифрами, будем просто говорить «много» или «мало». Попробуем?
Острая вирусная инфекция.
Признаки. Лейкоциты и СОЭ выше нормы, в лейкоцитарной формуле превышение количества лимфоцитов, снижение количества нейтрофилов. Моноциты и эозинофилы могут незначительно повыситься.
Что делать? Чаще всего врачи назначают препараты, содержащие интерферон — виферон, кипферон или генферон.
ВАЖНО! Точно так же как вирусы, ведут себя так называемые внутриклеточные паразиты — хламидии и микоплазмы. Отличить их можно по клиническим проявлениям заболевания — «визитная карточка» и тех и других — длительный сухой кашель при крайне невнятной внешней картине — ребенок выглядит активным, в легких хрипов нет.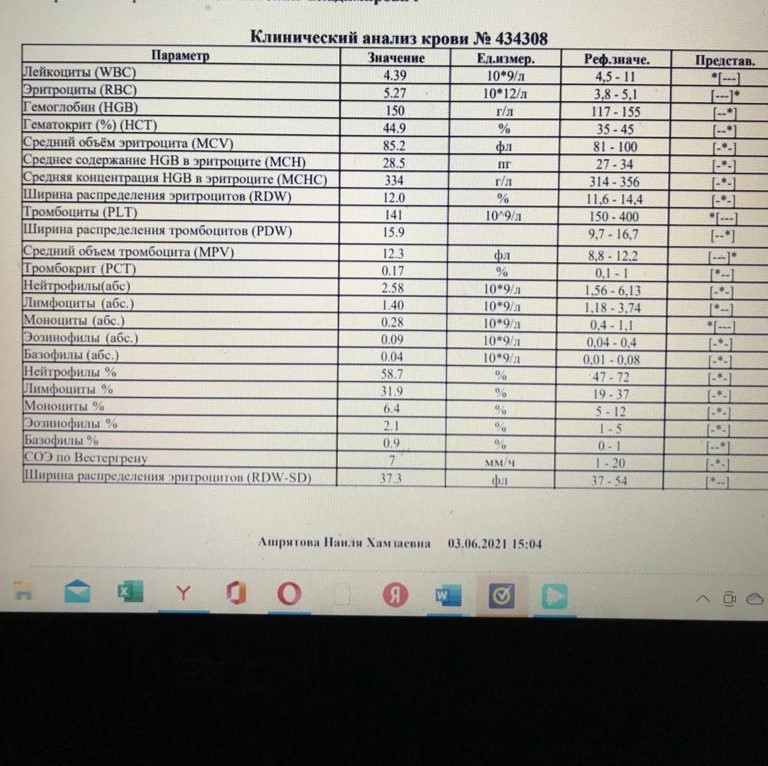 Кашель, тем не менее, может долиться неделями.
Кашель, тем не менее, может долиться неделями.
Хроническая вирусная инфекция
Признаки. Ребенок часто болеет, в крови нормальная СОЭ и нормальные же (а то и пониженные) лейкоциты. В лейкоцитарной формуле на верхней границе нормы плавают лимфоциты и моноциты. Нейтрофилы на нижней границе нормы или даже еще ниже.
Что делать? Обследовать ребенка на антитела к вирусам Эпштейна-Бар и цитомегаловирусу. Скорее всего, виноваты эти двое.
ВАЖНО! Если ребенок только что переболел вирусной инфекцией, анализ крови будет точно таким же. Так что если ребенок болеет два раза в год и только что перенес вирусный насморк, бежать сдавать анализы на хронические вирусные инфекции несколько преждевременно.
Острая бактериальная инфекция.
Признаки. Лейкоциты и СОЭ выше нормы, в лейкоцитарной формуле превышение количества нейтрофилов (а то и моноцитов вместе сними) на фоне снижения количества лимфоцитов. Внешне видны такие признаки воспаления как температура, гнойные выделения из носа, хрипы в легких или влажный кашель.
Что делать? Наиболее частые врачебные назначения с таким анализом крови — это антибиотики пенициллиновой группы (аугментин, флемоклав солютаб, супракс), реже — антибиотики группы азалидов (вильпрофен, сумамед).
Хроническая или местная бактериальная инфекция
Признаки. Все те же — повышенные нейтрофилы (не выше верхней границы нормы) и пониженные лимфоциты (тоже в границах нормы, только ближе к нижней). Если в анализах крови есть такие изменения, придется искать локальный не очень активный очаг инфекции (Осмотр ЛОР-врача или снимок околоносовых пазхух, при подозрении на инфекцию мочевыводящих путей — общий анализ мочи).
ВАЖНО! Точно так же выглядит анализ крови после недавно перенесенной бактериальной инфекции.
Автор статьи Иван Лесков, врач-отоларинголог
Повышенные тромбоциты в крови у ребенка: причины высокого уровня тромбоцитов
Показатели анализа крови важны для оценки здоровья детей, поэтому их изменение всегда настораживает взрослых – и мам, и врачей. Если родители видят в результатах повышенное содержание тромбоцитов в крови у ребенка, их всегда интересует, опасно ли это для дочки или сына. Для своевременной помощи малышу нужно выяснить, почему тромбоциты могут быть выше нормы и что делать при повышенном показателе.
Какое число тромбоцитов считают повышенным
Тромбоцитами называют небольшие кровяные клетки без ядер, вторым названием которых является «кровяные пластинки». Они важны для свертывания крови, в частности, для образования тромбов, чтобы закрыть повреждение сосуда и остановить кровотечение. Такие клетки образуются в красном костном мозге, живут до десяти дней, после чего разрушаются в селезенке.
Верхней границей нормы для новорожденного считают 490 х 109/л тромбоцитов, но уже к пятому дню жизни их число начинает снижаться, составляя в возрасте от 5 суток до месяца не больше 400 х 109/л, а у годовалого ребенка и старше – максимум 390 х 109/л.
Небольшое превышение не считается врачами опасным, но если число тромбоцитов превысило норму на 20-30 х 109/л и более, такое состояние называют тромбоцитозом либо тромбоцитемией.
При незначительном превышении показателя может быть рекомендовано только сбалансированное питание с введением определенных продуктов, лекарственные средства обычно не назначаются.
Причины тромбоцитоза
В зависимости от провоцирующего фактора тромбоцитоз разделяют на:
- Первичный. Его появление обусловлено нарушением образования кровяных пластинок в костном мозге.
- Вторичный. Такое повышение тромбоцитов развивается из-за болезни, не затрагивающей костный мозг. При этом оно является лишь одним из симптомов заболевания.
К причинам вторичного тромбоцитоза относят:
- Операцию по удалению селезенки. Повышение кровяных пластинок после такого вмешательства связано с замедлением их распада. Кроме того, в норме в селезенке происходит выработка соединений, которые тормозят синтез тромбоцитов, и после удаления они перестают сдерживать их выработку.
- Острое воспаление, например, при бактериальных либо вирусных инфекциях, ревматизме, туберкулезе, остеомиелите и других патологиях. Вследствие воспалительного процесса начинается производство гормона тромбопоэтина, который стимулирует созревание тромбоцитов.
- Раковые опухоли, например, лимфогранулематоз или саркома легких. Из-за роста злокачественного новообразования активизируется костный мозг, в результате чего кровяные пластинки продуцируются в повышенном количестве.
- Потерю крови, вызванную травмами, циррозом печени, анемией (как железодефицитной, так и гемолитической), язвенным поражением ЖКТ и другими факторами. В таких ситуациях тромбоцитемия выступает ответной компенсаторной реакцией.
Незначительное повышение количества тромбоцитов может наблюдаться при психической или физической перегрузке. Иногда тромбоциты повышаются в результате побочных эффектов некоторых лекарств.
Симптомы повышения тромбоцитов
Если у ребенка развился тромбоцитоз, это может проявиться:
- Отечностью и чувством тяжести в конечностях.
- Болезненностью в кончиках пальцев.
- Кожным зудом.
- Слабостью.
- Синюшностью кожи конечностей, а также губ.
- Прохладными на ощупь руками и ногами.
- Головокружениями.
- Частыми кровотечениями из носа.
Чем опасен тромбоцитоз у детей
Из-за слишком большого числа кровяных пластинок процесс свертывания крови ускоряется. Тромбоциты начинают склеиваться друг с другом и закупоривать сосуды, результатом чего является образование тромбов. Их появление нарушает функции внутренних органов, что особенно опасно, если блокируются сосуды сердца или головного мозга.
Диагностика
Изменение числа тромбоцитов определяют во время клинического анализа крови. При обнаружении тромбоцитоза ребенка следует тщательно обследовать, поскольку причина болезни является основополагающим фактором в назначении лечения. Если показатель значительно завышен, ребенку следует:
- Определить количество железа в крови, а также уровень ферритина, чтобы исключить анемию.
- Определить в крови серомукоиды и С-реактивный белок для подтверждения присутствия воспалительного процесса.
- Сделать анализ свертываемости крови.
- Провести УЗ исследование внутренних органов.
- Сделать анализ мочи.
При показаниях ребенка направляют к гематологу, а после его консультации может быть назначено исследование костного мозга.
Лечение
В лечении первичного тромбоцитоза применяются цитостатические средства, лекарства для улучшения циркуляции крови, а также препараты, которые не дают кровяным пластинкам склеиваться. В некоторых случаях назначаются антикоагулярные и другие средства.
При тяжелой тромбоцитемии ребенка направляют на процедуру тромбоцитофереза, когда кровяные пластинки удаляются из крови специальным аппаратом. Если тромбоцитоз вторичный, уделяют внимание терапии основной болезни, а также защищают ребенка от повышенного тромбообразования.
Что делать при незначительном повышении
Если тромбоциты повышены лишь немного, лекарственные средства не назначаются. В таких ситуациях врач посоветует уделить внимание сбалансированному питанию ребенка. В детский рацион следует включить:
- Продукты, в которых много йода. К ним относят рыбу и морепродукты.
- Продукты, богатые кальцием. В первую очередь это молочные продукты.
- Продукты, из которых ребенок получит железо. Это может быть мясо, печень, крупы, фрукты и прочее.
- Продукты, помогающие разжижать кровь. Таким действием обладает лимон, имбирь, клюква, калина, брусника, чеснок, свекла, томатный сок, рыбий жир и некоторые другие продукты.
Желательно избегать пищи, которая усиливает свертываемость, например, бананов, чечевицы, грецких орехов, шиповника, граната. Кроме того, ребенку следует давать достаточное количество жидкости, а любые народные средства у детей с тромбоцитозом использовать можно только после согласования с врачом.
Узнать больше о тромбоцитах, их роли и норме в составе крови можно узнать, посмотрев фрагмент передачи «Жить здорово».
Тромбоциты повышены у 3 месячного ребенка — Вопрос гематологу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 71 направлению: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 97.47% вопросов.
Оставайтесь с нами и будьте здоровы!
у новорожденных повышен риск тромбоза
Сотрудники Центра теоретических проблем физико-химической фармакологии РАН вместе с российскими коллегами сравнили процесс свертывания крови у взрослых людей и новорожденных, а также сравнили этот процесс у доношенных и недоношенных детей.
Повреждение стенки кровеносного сосуда запускает работу системы гемостаза – формирование нерастворимого сгустка в месте повреждения, который предотвращает потерю крови. Основную роль в гемостазе играют белки плазмы крови и тромбоциты, которые образуют каркас тромба, прорастающего нитями фибринового сгустка. Эти нити образуются при свертывании крови в результате работы каскада ферментативных реакций, которые приводят к образованию белкового полимера.
Нарушения системы свертывания крови – одна из основных причин смерти новорожденных детей или получения ими инвалидности. Причем риски возникновения нарушения кровотечений и тромбозов резко возрастают при наличии у новорожденного осложнений, основным из которых является недоношенность. В клинической практике до сих пор нет эффективного способа диагностировать нарушения гемостаза у новорожденных. С одной стороны, частота клинических осложнений со стороны системы гемостаза в целом у новорожденных невелика, поэтому проводить массовый скрининг нецелесообразно. С другой стороны, в группах высокого риска, например, при недоношенности и при наличии врожденных системных инфекций такое обследование оправданно. Здесь, однако, встречается другая проблема: инструменты лабораторной диагностики недостаточно чувствительны к проявлению нарушений на ранних стадиях.
«Наша работа состояла в применении инновационных тестов гемостаза, которые основаны на понимании принципов и механизмов формирования тромба. Тесты проводились, чтобы оценить состояние системы свертывания у доношенных (контрольная группа) и недоношенных (опытная группа) новорожденных», – рассказала руководитель проекта РНФ, заместитель директора по науке Центра теоретических проблем физико-химической фармакологии РАН Анна Баландина.
Сравнивая состояние системы свертывания крови у взрослых и новорожденных (доношенных и недоношенных) детей, ученые использовали лабораторные методы исследования гемостаза, в том числе инновационные. Анализировали отклонения плазменного свертывания и рабочее состояние тромбоцитов, поштучно изучая элементы по сигналам светорассеяния и флуоресценции (проточная цитометрия). Ученые отмечают, что все лабораторные исследования, особенно клинические, дороги, и грант РНФ позволил им использовать широкий спектр методов.
Результаты работы показали, что гемостаз новорожденных, то есть поддержание жидкого состояния крови и остановка кровотечений при повреждениях стенок сосудов, существенно отличается от гемостаза взрослых. У новорожденных повышен риск возникновения тромбоза – образования внутри кровеносных сосудов тромбов, которые мешают свободному току крови. Также у новорожденных детей наблюдается низкая способность тромбоцитов к активации. При этом наблюдаемые изменения более выражены в опытной группе недоношенных новорожденных. Из этого ученые заключили, что гемостаз новорожденных в первые дни жизни находится в своем собственном балансе, который кардинально отличается от баланса у взрослых – он более «хрупкий». Любое осложнение, такое как состояние недоношенности, вызывает нарушение этого баланса и, как следствие, повышенную частоту тромбозов и кровотечений.
«Сейчас мы продолжаем нашу работу и набираем группу экстремально недоношенных новорожденных. Кроме этого, мы пытаемся разобраться в причинах столь сильных различий между гемостазом взрослых и новорожденных. Мы надеемся, что итоговым результатом работы будет протокол скрининга новорожденных для выявления скрытых нарушений в работе системы гемостаза», – заключила Анна Баландина.
Исследование проводилось в сотрудничестве с учеными из Национального медицинского исследовательского центра детской гематологии, онкологии и иммунологии им. Дмитрия Рогачева, Научного центра акушерства, гинекологии и перинатологии им. В.И. Кулакова, Первого московского государственного медицинского университета имени И.М. Сеченова, Московского государственного университета им. М.В. Ломоносова и Московского физико-технического института.
Тромбоциты повышены у ребенка
Повышенные тромбоциты в крови ребенка могут быть сигналом присутствия или начала определенных заболеваний. Поэтому даже в обычном клиническом анализе крови всегда врач обращает внимание на уровень как лейкоцитов с эритроцитами, так и на уровень тромбоцитов.
Важно! По одному только повышению или падению уровня элементов крови, поставить диагноз нереально, однако у врача появляется направление, в котором можно проводить дальнейшие исследования.
Рассмотрим сегодня подробно, почему могут быть повышены показатели тромбоцитов в крови ребенка.
Что такое тромбоцит и его норма
Тромбоциты в крови представлены наиболее мелкими клетками, у которых нет ядра. В совокупности тромбоциты в крови отвечают за ее свертываемость и за своевременную остановку кровотечений.
Синтезируются тромбоциты в красном костном мозге, а за их выработку отвечают особые клетки – мегакариоциты.
Прежде чем говорить о повышении уровня тромбоцитов, напомним, что рассчитывается их количество на 1 кубический миллиметр, но главное, их количественное отношение напрямую зависит от возраста ребенка. Определим своеобразную возрастную таблицу с изменением количества тромбоцитов:
- У новорожденного ребенка норма тромбоцитов — 100 000 до 420 000.
- После 10 дней и до 1 года, норма составляет 150 000 – 350 000.
- У ребенка с года жизни и старше норма тромбоцитов уже не меняется на протяжении всей жизни и составляет 180 000 – 320 000 единиц. Такая же норма и у взрослого и у пожилого человека.
Повышение, тромбоцитоз
Повышение количества тромбоцитов в крови ребенка носит название тромбоцитоз или тромбоцитемия. Рассмотрим причины этого явления более подробно.
Тромбоцитозом можно считать повышения количества тромбоцитов свыше нормы на 20-30 тысяч. К примеру, если уровень тромбоцитов в анализе составляет 350 тысяч для ребенка старше одного года, то это явный признак тромбоцитоза.
Опасность этого состояния в том, что при чрезмерном количестве тромбоцитов кровь начинает сворачиваться слишком быстро. В результате тромбоциты начинают блокировать кровеносные сосуды без необходимости. Блокировка приводит к образованию тромбов.
Чтобы своевременно обнаружить начало тромбоцитоза, необходимо внимательно относиться к его симптомам, а они у ребенка не проходят незаметно. К ним относятся:
- Учащенные кровотечения, особенно из носа, без видимых на то причин.
- Ребенок может жаловаться на затекание стоп и ступней.
- Отмечается головокружение.
- Может присутствовать слабость в теле.
Таким образом, при появлении этих симптомов можно предположить тромбоцитоз, и необходимо сдавать анализ крови.
Причины повышения тромбоцитов
Теперь подойдем к вопросу причин возникновения тромбоцитоза. Самостоятельно определить причины нереально, поэтому необходимо обращение к врачу-гематологу.
Ответим, что тромбоцитоз может быть как первичным, так и вторичным.
Первичный тромбоцитоз может у ребенка развиваться на фоне наследственности или уже приобретённых заболеваний крови, таких как эритремия, миелолейкоз.
Вторичный тромбоцитоз развивается на фоне инфекции, это может быть гепатит, токсоплазмоз, менингит, воспаление лёгких и т.д. именно повышение тромбоцитов на фоне инфекции является самым распространённым явлением в изменении уровня тромбоцитов. Инфекция вызывает в организме воспаление, которое провоцирует усиленную выработку гормона для созревания тромбоцитов.
Помимо заболеваний тромбоцитоз может быть ответом организма на проведенное хирургическое вмешательство. Речь о любой операции, но чаще всего тромбоцитоз развивается на фоне удаления селезёнки.
Естественно, что сильные стрессы для ребенка оказывают крайне негативное воздействие, в том числе и на уровень тромбоцитов. Увеличение количества этих безъядерных клеток можно связать со стрессом у ребенка.
Лечение тромбоцитоза
Высокий уровень тромбоцитов у ребенка указывает и на то, что кровь у него более густая, чем должна быть. В таком случае необходимо будет предпринимать меры по ее разжижению.
Важно! Тромбоцитоз сам по себе не является заболеванием и, разжижая кровь, не устраняется причина, которая приводит к увеличению тромбоцитов.
Разжижать кровь можно несколькими способами, в том числе отдавая предпочтении медикаментозным средствам или останавливаясь на диете и составлении рациона питания со всеми необходимыми продуктами.
Напомним, что для разжижения отлично подходят такие продукты как чеснок, лимон, гранат, имбирь.
Что касается использования медикаментозных средств, то лечение тромбоцитоза напрямую зависит от его вида, первичного или вторичного.
Если причина в болезни, то без ее устранения невозможно говорить и о понижении уровня тромбоцитов. Здесь можно еще отметить, что после устранения первопричины, уровень тромбоцитов в крови ребенка приходит в норму самостоятельно.
Если причина в аномалии образования крови, в процессе кроветворения, то придется употреблять препараты, которые будут разжижать кровь и снижать уровень клеток, только так можно будет противодействовать опасности образования тромбов и поддерживать кровь в разжиженном состоянии.
Эссенциальная тромбоцитемия у ребенка трех лет
https://doi.org/10.1016/j.hgmx.2015.08.003Получить права и содержаниеРеферат
Эссенциальная тромбоцитемия — редкая патология у взрослых и крайне редко у детей, поэтому диагностическая проблема для педиатров. Проблема усугубляется, когда у пациентов нет симптомов, несмотря на случайное обнаружение тромбоцитоза.
Мы сообщаем о случае сильного тромбоцитоза, обнаруженного у бессимптомного ребенка 3 лет без личного или семейного анамнеза.Протокол исследования начат с исключения лабораторных ошибок, инфекционных заболеваний, гемолитической анемии, железодефицитной анемии и аутоиммунных заболеваний. Образец костного мозга подтвердил повышенную продукцию мегакариоцитов, при этом другие клеточные линии находятся в пределах нормы. Генетический анализ (включая мутацию JAK2) также был отрицательным, что привело к дифференциальной диагностике эссенциальной тромбоцитемии. Назначили гидроксимочевину (10 мг / кг) и аспирин (5 мг / кг). Умеренное снижение количества тромбоцитов было достигнуто через 4 недели лечения.
Resumen
La trombocitemia esencial es poco frecuente en vultos y extremadamente rara en población pediátrica, convirtiéndose en un reto diagnóstico para los pediatras. El reto es mayor cuando el paciente se encuentra asintomático, a pesar de cursar con una trombocitosis descubierta fortuitamente.
Caso clínico
niño de 3 años de edad, asintomático, cursando con trombocitosis extrema. Sin antecedentes personales o familiares de importancia. Se inició el protocolo de estudio descartando errores de labratorio, процесы инфекций, гемолитическая анемия, аутоинмунная анемия и альтерационес.La médula ósea obtenida por aspiración reveló producción aumentada de megacariocitos, sin alteración del resto de líneas celulares. La Búsqueda de alteraciones genéticas fue negativa, включая mutación JAK2. El Diagnóstico por exclusión fue trombocitemia esencial. Не прописывайте гидроксимочевину (10 мг / кг) и ácido acetilsalicílico (5 мг / кг). Posterior a 4 semanas de tratamiento se obtuvo una reducción moderada de la cifra de plaquetas.
Ключевые слова
Essential тромбоцитемии
Дифференциальный диагноз
дошкольника
Педиатрия
Количество тромбоцитов
Palabras рассекает
Trombocitemia esencial
Diagnóstico diferencial
Preescolar
Pediatria
Recuento де plaquetas
Рекомендуемые статьи articlesCiting (0)
Авторские права © 2015 Sociedad Médica del Hospital General de México.Опубликовано Masson Doyma México S.A. Все права защищены.
Рекомендуемые статьи
Ссылки на статьи
Иммунная тромбоцитопения (ИТП) | Бостонская детская больница
Что такое иммунная тромбоцитопения?
Иммунная тромбоцитопения (ИТП), иногда называемая иммунной тромбоцитопенической пурпурой или идиопатической тромбоцитопенической пурпурой, представляет собой аутоиммунное заболевание, которое возникает, когда организм вашего ребенка атакует собственные тромбоциты и слишком быстро их разрушает.Тромбоциты — это часть крови, которая помогает контролировать кровотечение. ITP ежегодно поражает не менее 3000 детей в возрасте до 16 лет в Соединенных Штатах.
У здоровых детей организм вырабатывает белки, называемые антителами, которые защищают от инфекции. ИТП заставляет организм ребенка вырабатывать аномальные антитела, которые прилипают к тромбоцитам, которые селезенка (орган, который помогает фильтровать инфекции в крови) распознает признаки инфекции и уничтожает их. У ребенка с ИТП организм вырабатывает тромбоциты нормально, но также и слишком быстро их разрушает, при этом тромбоциты выживают всего несколько часов вместо обычных семи-десяти дней.Конечным результатом является низкий уровень тромбоцитов в крови.
Как мы заботимся об ITP
Дети и молодые люди с иммунной тромбоцитопенией лечатся в Центре болезней крови в Дана-Фарбер / Бостон Детс, где дети и подростки получают помощь от одних из самых опытных гематологов мира, имеющих большой опыт лечения заболеваний, которые они лечат.
Наши направления исследований ITP
Дана-Фарбер / Бостон Детский. В настоящее время мы проводим ряд исследований для улучшения диагностики и лечения ИТП и других заболеваний тромбоцитов.
- Консорциум ITP в Северной Америке (ICON): Boston Children’s возглавляет Североамериканский консорциум педиатрических врачей и исследователей ИТП. Мы проводим многоцентровое исследование, чтобы понять, как выбираются методы лечения ИТП второй линии и какие методы лечения второй линии лучше всего работают для улучшения кровотечения, качества жизни и количества тромбоцитов при рефрактерной ИТП у детей.
- Международный регистр спленэктомии: Исследователи в международном масштабе собирают информацию о спленэктомии (хирургическом удалении селезенки) у молодых людей с ИТП.Это исследование может помочь лучше понять влияние спленэктомии на детей и молодых людей с ИТП.
- Межконтинентальный регистр ИТП у детей: Мы участвуем в большом международном исследовании, чтобы помочь лучше определить долгосрочное течение у детей, у которых впервые был диагностирован ИТП. После тщательного анализа этой информации можно будет разработать новые рекомендации по лечению, которые улучшат уход за детьми с ИТП.
- ITP Bleeding Study : Мы участвуем в исследовании, чтобы понять, почему у некоторых детей с низким уровнем тромбоцитов симптомы кровотечения чаще, чем у других детей с таким же низким количеством тромбоцитов.
Клинические испытания ИТП
Для многих детей с редкими или трудноизлечимыми состояниями клинические испытания открывают новые возможности. Поищите в наших открытых клинических испытаниях ITP или свяжитесь с нами, если вы не уверены, какие клинические испытания подходят вашему ребенку. Мы можем помочь вам сориентироваться в ваших возможностях.
Тромбоцитоз у детей до пяти лет с инфекциями нижних дыхательных путей | Архив детских инфекционных болезней
Марваха Н.Тромбоцитоз как предиктор серьезной бактериальной инфекции. Индийский педиатр . 2010; 47 (11): 923-4. [PubMed: 21149900].
Дама C, Сутор AH. Первичный и вторичный тромбоцитоз в детском возрасте. Br J Haematol . 2005; 129 (2): 165-77. DOI: 10.1111 / j.1365-2141.2004.05329.x. [PubMed: 15813844].
Fouzas S, Mantagou L, Skylogianni E, Varvarigou A. Реактивный тромбоцитоз у младенцев с лихорадкой и серьезной бактериальной инфекцией. Индийский педиатр . 2010; 47 (11): 937-43. [PubMed: 20453268].
Озкан Ц., Сайли Т.Р., Косан-Кульха В. Реактивный тромбоцитоз у детей. Тюрк Дж. Педиатр . 2013; 55 (4): 411-6. [PubMed: 24292035].
Subramaniam N, Mundkur S, Kini P, Bhaskaranand N, Aroor S. Клинико-гематологическое исследование тромбоцитоза у детей. ISRN Гематол . 2014; 2014 : 389257.DOI: 10.1155 / 2014/389257. [PubMed: 25006474].
Haidopoulou K, Goutaki M, Lemonaki M, Kavga M, Papa A. Реактивный тромбоцитоз у детей с вирусными инфекциями дыхательных путей. Минерва Педиатр . 2011; 63 (4): 257-62. [PubMed: 21
Wolach B, Morag H, Drucker M, Sadan N. Тромбоцитоз после пневмонии с эмпиемой и другими бактериальными инфекциями у детей. Педиатр Инфекция Дис. J .1990; 9 (10): 718-21. [PubMed: 2235145].
Hesham AA, Heba HA. Тромбоцитоз во время госпитализации является надежным показателем тяжести ВП у пациентов в ОИТ. Egypt J Chest Dis Tuberc . 2012; 61 (3): 145-9. DOI: 10.1016 / j.ejcdt.2012.10.030.
Грин С, Лоу Г., Таггарт С., Галлахер П., МакЭлвейни Н., О’Нил С. Фермент, конвертирующий альфа-фактор некроза опухоли: его роль в внебольничной пневмонии. Дж. Заразить Дис . 2002; 186 (12): 1790-6. DOI: 10,1086 / 345799. [PubMed: 12447765].
Klinger MH, Jelkmann W. Роль тромбоцитов в инфекции и воспалении. J Интерферон Цитокин Res . 2002; 22 (9): 913-22. DOI: 10,1089 / 10799
0286623. [PubMed: 12396713].
Парк К. Парки учебник профилактической и социальной медицины . 22-е изд. Джабалпур (Индия): Банарсидас Бханот; 2013.
Тевсо К., Лодха Р., Пандей Р.М., Брур С., Калаивани М., Кабра С.К. Факторы, определяющие исход госпитализации детей с тяжелой пневмонией. BMC Педиатр . 2009; 9 : 15. DOI: 10.1186 / 1471-2431-9-15. [PubMed: 19236689].
Уша Д., Судха Р. Значение тромбоцитоза при инфекциях нижних дыхательных путей. Medpulse -Inter Med J . 2014; 1 (9): 470-5.
Йоханнан, доктор медицины, Хигги К.Э., аль-Машхадани С.А., Сантош-Кумар, ЧР. Тромбоцитоз. Этиологический анализ 663 пациентов. Клиника Педиатр (Phila) . 1994; 33 (6): 340-3. DOI: 10,1177 / 000992289403300605. [PubMed: 8200167].
Vlacha V, Feketea G. Тромбоцитоз у педиатрических пациентов связан с тяжелым воспалением нижних дыхательных путей. Arch Med Res . 2006; 37 (6): 755-9.DOI: 10.1016 / j.arcmed.2006.02.009. [PubMed: 16824936].
Unsal E, Aksaray S, Koksal D, Sipit T. Возможная роль интерлейкина 6 в реактивном тромбоцитозе и острой фазе ответа при туберкулезе легких. Постградская медицина J . 2005; 81 (959): 604-7. DOI: 10.1136 / pgmj.2004.030544. [PubMed: 16143693].
Перселл К., Ферги Дж. Отсутствие полезности аномального количества лейкоцитов для прогнозирования сопутствующей серьезной бактериальной инфекции у младенцев и детей младшего возраста, госпитализированных с респираторно-синцитиальной инфекцией нижних дыхательных путей. Педиатр Инфекция Дис. J . 2007; 26 (4): 311-5. DOI: 10.1097 / 01.inf.0000258627.23337.00. [PubMed: 17414393].
Мирсаэиди М., Пейрани П., Алиберти С., Филардо Дж., Бордон Дж., Блази Ф. и др. Тромбоцитопения и тромбоцитоз во время госпитализации позволяют прогнозировать летальность у пациентов с внебольничной пневмонией. Сундук . 2010; 137 (2): 416-20. DOI: 10.1378 / Chess.09-0998. [PubMed: 19837825].
Sreenivasa B, Kumar GV, Manjunath B. Изучение значительного тромбоцитоза при инфекциях нижних дыхательных путей у детей. Int J Contemp Педиатр . 2015; 2 (2): 103-7.
Прина Е., Феррер М., Ранзани О. Т., Полверино Е., Киллонис С., Морено Е. и др. Тромбоцитоз является маркером неблагоприятного исхода внебольничной пневмонии. Сундук . 2013; 143 (3): 767-75. DOI: 10,1378 / сундук. 12-1235. [PubMed: 23187959].
Тромбоцитоз. Информация о тромбоцитемии. | Пациент
Синоним: тромбоцитемия
Тромбоцитоз определяется как количество тромбоцитов выше верхней границы нормального диапазона (450 x 10 9 / л у взрослых) [1] .
Цель этой статьи — описать диагностику, обследование и ведение пациентов с тромбоцитозом, а также выделить возможные осложнения. Важно различать истинное гематологическое заболевание, вызывающее тромбоцитоз, и вторичный или реактивный тромбоцитоз, вызванный чрезмерной физиологической реакцией на первичную проблему.
Существует ряд гематологических заболеваний, вызывающих тромбоцитоз. Первичный тромбоцитоз — хроническое миелопролиферативное заболевание. Однако существуют и другие гематологические заболевания, которые могут вызывать тромбоцитоз, включая другие миелопролиферативные новообразования (MPN), миелодиспластические синдромы (MDS) и синдромы перекрытия. MPN, такие как первичный тромбоцитоз (эссенциальная тромбоцитемия), истинная полицитемия и миелофиброз, являются филадельфийно-отрицательными клональными нарушениями костного мозга [2] .
Исследование, опубликованное в Британском журнале общей практики, подчеркнуло потенциальное значение тромбоцитоза. У людей с повышенным количеством тромбоцитов наблюдалось повышение заболеваемости раком. Увеличение заболеваемости раком увеличивалось с возрастом и повышалось количество тромбоцитов. Рак легких и колоректальный рак были наиболее часто диагностируемыми видами рака в когорте тромбоцитоза. Примерно у 1/3 тех, у кого впоследствии были диагностированы эти два типа рака, не было симптомов, указывающих на рак [3] .
Этиология
Существует два типа тромбоцитоза:
Гематологическое заболевание, включая первичный тромбоцитоз
Первичный тромбоцитоз (также называемый эссенциальным тромбоцитозом, эссенциальной тромбоцитемией и первичной тромбоцитемией, неспособной регулировать выработку тромбоцитов), возникает из-за автономное производство) и является признаком ряда миелопролиферативных заболеваний. Характеристики включают количество тромбоцитов более 600 x 10 9 / л, гиперплазию мегакариоцитов, спленомегалию и склонность как к тромбозам, так и к кровотечениям.Выживаемость тромбоцитов в норме, а функция — нет.
Другие гематологические заболевания, вызывающие тромбоцитоз, являются миелопролиферативными, миелодиспластическими или их комбинацией. Он включает некоторые лейкемии.
Вторичный или реактивный тромбоцитоз
Это может быть вторичным по отношению к ряду состояний. Это преувеличенная физиологическая реакция на такую первичную проблему, как инфекция. Триггерный фактор (например, инфекция) приводит к высвобождению цитокинов, которые опосредуют увеличение продукции тромбоцитов.Часто это временное явление, которое исчезает после устранения основной причины.
Genetics
[4]Мутации в ключевых регуляторах тромбопоэтина, рецепторах тромбопоэтина MPL и JAK2, обнаруживаются у 50-60% пациентов с эссенциальной тромбоцитемией или первичным миелофиброзом и в 10-20% случаев наследственного тромбоцитоза. При наличии в гетерозиготном состоянии мутация JAK2-V617F преимущественно стимулирует мегакариопоэз и в большинстве случаев проявляется как эссенциальная тромбоцитемия.Гомозиготный JAK2-V617F снижает мегакариопоэз в пользу усиленного эритропоэза, что приводит к истинной полицитемии и / или миелофиброзу.
Эпидемиология
Первичный тромбоцитоз
[5]- Эссенциальный тромбоцитоз — наиболее распространенный тип миелопролиферативного новообразования.
- Сообщалось о распространенности от 38 до 57 на 100 000, причем чаще страдали женщины.
- Частота эссенциального тромбоцитоза увеличивается с возрастом, при этом у большинства пациентов возраст составляет от 50 до 60 лет.
Вторичный тромбоцитоз
Заболеваемость наиболее высока в течение первых трех месяцев жизни, и недоношенные дети более подвержены этому заболеванию, чем доношенные.
Презентация
Первичный тромбоцитоз
Клинические признаки могут быть связаны с повышенной склонностью к кровотечениям и, как ни странно, повышенной склонностью к тромбозам. Механизмы, вызывающие эти два явления, плохо изучены, но считается, что они связаны с уменьшением агрегации, гиперагрегации и присутствием высокомолекулярных мультимеров фактора фон Виллебранда (веществ, выделяемых тканью, когда требуется коагуляция).
- Около трети пациентов на момент постановки диагноза не имеют симптомов.
- У большинства пациентов с симптомами имеются вазомоторные симптомы или симптомы, связанные с тромбозом мелких или крупных сосудов. Некоторые поступают с кровотечением.
- От 20% до 30% пациентов имеют конституциональные симптомы, которые обычно включают потливость, субфебрильную температуру и зуд. Похудание необычно.
- При осмотре 40-50% пациентов имеют спленомегалию при поступлении и 20% — гепатомегалию.В остальном клинические результаты ничем не примечательны.
- Клинические признаки могут включать:
- Неврологические симптомы:
- Головная боль (наиболее частый неврологический симптом).
- Жгучая боль и мутный вид конечностей (эритромелалгия).
- Преходящие ишемические эпизоды и парестезии.
- Другие преходящие симптомы (включая головокружение, дизартрию, обморок, мигрень, судороги и т. Д.).
- Артериальный тромбоз:
- Сердечные, почечные и нижние артерии (возможно).
- Боль или гангрена пальцев рук и ног.
- Венозный тромбоз:
- Могут быть поражены вены селезенки, печени или нижних конечностей и таза.
- Приапизм встречается редко.
- Легочная гипертензия (может быть следствием тромбоэмболии).
- Кровотечение:
- В первую очередь желудочно-кишечного тракта (ЖКТ) — часто имитирует язву двенадцатиперстной кишки после тромбоза дуоденальной аркады.
- Может также поражать глаза, десны, кожу, мочевыводящие пути, суставы и мозг.
- Кровотечение обычно не тяжелое (переливание требуется в редких случаях).
- Кровотечение необычно, если количество тромбоцитов не превышает 1000 x 10 9 / л.
- Осложнения при беременности:
- Самопроизвольные аборты (обычно в первом триместре).
- Инфаркт плаценты (вызывающий задержку внутриутробного развития и гибель плода).
- Обильное кровотечение во время родов — это редко.
- Неврологические симптомы:
Вторичный тромбоцитоз
- В анамнезе может быть выявлено первичное состояние (например, инфекция), но иногда причинный фактор не очевиден.
- Симптомы, преобладающие при первичном тромбоцитозе, заметно отсутствуют.
- При осмотре нет конкретных клинических данных.
Дифференциальный диагноз
[6]- Первичный гематологический:
- Первичный тромбоцитоз (эссенциальный тромбоцитоз).
- Истинная полицитемия (также повышен гематокрит).
- Первичный миелофиброз.
- Миелодисплазия с del (5q).
- Рефрактерная анемия (с кольцевыми сидеробластами, связанными с выраженным тромбоцитозом).
- Хронический миелоидный лейкоз.
- Хронический миеломоноцитарный лейкоз.
- Атипичный хронический миелолейкоз.
- МДС / миелопролиферативное новообразование, неклассифицируемое (MDS / MPN-U).
- Вторичный или реактивный тромбоцитоз:
- Инфекция (распространенными инфекционными причинами являются менингит, инфекции верхних и нижних дыхательных путей, инфекции мочевыводящих путей, гастроэнтерит, септический артрит, остеомиелит и генерализованный сепсис).
- Воспаление (например, ревматоидный артрит, болезнь Кавасаки, пурпура Геноха-Шенлейна, воспалительное заболевание кишечника).
- Повреждение тканей (например, ожоги, травмы, переломы).
- Гипоспленизм.
- Послеоперационный.
- Кровотечение.
- Дефицит железа.
- Злокачественные новообразования (особенно саркома мягких тканей, остеосаркома).
- Гемолиз.
- Медикаментозная терапия — например, кортикостероиды; адреналин (адреналин).
- Введение цитокинов (например, тромбопоэтина).
- Отскок после миелосупрессивной химиотерапии.
- Отскок от других причин — например, при железодефицитной анемии, фазе выздоровления идиопатической тромбоцитопенической пурпуры (ИТП).
- Постспленэктомия.
- Нарушения со стороны почек (например, нефротический синдром, нефрит).
- Младенцы с низкой массой тела при рождении / недоношенные дети.
Их следует дополнительно дифференцировать от ложного тромбоцитоза [6] .
Исследования
Как исследовать повышенное количество тромбоцитов- Установить, действительно ли количество тромбоцитов повышено:
- Обратитесь в лабораторию, чтобы исключить артефактные показания.
- Повторите для подтверждения.
- Проведите различие между первичным тромбоцитозом и вторичным тромбоцитозом.
- Возьмите анамнез:
- Установите, есть ли симптомы первичного тромбоцитоза.
- Отметьте, имеется ли в анамнезе состояние, которое может вызвать вторичный тромбоцитоз.
- Обследуйте пациента:
- Отметьте, есть ли гепатоспленомегалия (указывающая на первичный тромбоцитоз).
- Отметьте, есть ли признаки какого-либо заболевания, которое может вызвать вторичный тромбоцитоз.
- Составьте дифференциальный диагноз:
- Часто можно определить из анамнеза и обследования, является ли тромбоцитоз первичным или вторичным.
- Если первичный — подтвердите и определите точный диагноз. Это процесс исключения, который может включать некоторые или все расследования, перечисленные ниже.
- Если вторичный — подтвердить и определить возбудителя заболевания.При вторичном тромбоцитозе вероятно повышение следующих показателей:
- Скорость оседания эритроцитов (СОЭ).
- С-реактивный белок (CRP).
- Уровень фибриногена.
- Прокоагулянтная активность фактора VIII.
- Уровень антигена Виллебранда.
Диагноз первичного тромбоцитоза, по сути, является диагнозом исключения. Могут потребоваться некоторые или все из следующих исследований:
FBC
- Отличительной чертой эссенциального тромбоцитоза является стойкий тромбоцитоз.Обычно это больше 600 x 10 9 / л.
- Другие находки могут включать лейкоцитоз, эритроцитоз и легкую анемию.
- Незрелые клетки-предшественники (например, миелоциты, метамиелоциты) могут иногда быть замечены.
- Крупные тромбоциты (тромбоциты) также могут быть идентифицированы в обычном мазке периферической крови.
- Иногда встречаются легкая базофилия и эозинофилия.
Аспирация костного мозга
- Гиперцеллюлярность в 90% случаев.
- Мегакариоцитарная гиперплазия является обычным явлением.
- Видны гигантские мегакариоциты.
- Может наблюдаться гиперплазия предшественников гранулоцитов и ретикулоцитов.
- Обнаружено повышение ретикулина костного мозга.
- Обращает на себя внимание отсутствие миелофиброза (это может вызвать подозрение на агногенную миелоидную метаплазию).
- Запасы железа могут отсутствовать.
Исследования свертывания и агрегации тромбоцитов
- Исследования протромбинового времени и активированного частичного тромбопластинового времени обычно являются нормальными.
- Время кровотечения иногда увеличивается.
- Исследования агрегации тромбоцитов ненормальны и показывают нарушение агрегации тромбоцитов (до адреналина (адреналина), аденозиндифосфата (АДФ) и коллагена, но не до ристоцетина и арахидоновой кислоты).
- У некоторых пациентов может наблюдаться спонтанная агрегация тромбоцитов.
Масса эритроцитов
- Это нормально при первичном тромбоцитозе.
- Возникает при истинной полицитемии.
Биохимия
- Повышенный уровень мочевой кислоты и витамина B12 обнаруживается у 25% пациентов.
- Иногда наблюдается повышенный уровень калия, фосфата и кислой фосфатазы.
- Антифосфолипидные антитела увеличивают риск тромбоза.
Генетические исследования
Филадельфийская хромосома отсутствует (присутствует при хроническом миелолейкозе).
Imaging
- CXR и УЗИ брюшной полости могут быть показаны для исключения необнаруженных источников инфекции или злокачественных новообразований. Ультразвук также может быть полезен для оценки селезенки, особенно когда она не пальпируется.Чтобы ее можно было пальпировать, она должна быть как минимум в два раза больше нормального размера.
Ведение
Первичный тромбоцитоз
Ведение требует оценки индивидуального риска и, по возможности, принятия корректирующих мер.
Пациенты с эссенциальной тромбоцитемией относятся к группе высокого риска тромбоза, если они старше 60 лет или имеют в анамнезе тромбозы, и к высокому риску кровотечения, если количество тромбоцитов превышает 1500 x 10 9 / л. Пациенты с эссенциальной тромбоцитемией низкого риска обычно лечатся низкими дозами аспирина, тогда как лечение эссенциальной тромбоцитемии высокого риска основано на использовании циторедуктивной терапии с гидроксимочевиной в качестве препарата выбора и зарезервированным интерфероном альфа (IFN-α). для молодых пациентов или беременных [7] .
Оценка факторов риска
- Люди старше 60 лет подвергаются большему риску, чем более молодые пациенты, и поэтому заслуживают более агрессивного лечения. У более молодых пациентов при принятии решения о лечении следует принимать во внимание наличие или отсутствие других факторов риска. Предыдущий тромбоз и повышенный уровень холестерина представляют собой значительный риск.
- История тромбоза требует внимания к профилактике.
- Количество тромбоцитов, превышающее 1500 x 10 9 / л, парадоксальным образом связано с повышенным риском кровотечения из желудочно-кишечного тракта у молодых женщин.
- Пациентам с ожирением следует рекомендовать похудеть.
- Необходимо устранить факторы риска сердечно-сосудистых заболеваний, такие как курение, гипертония и гиперхолестеринемия.
- Маркеры гиперкоагуляции, такие как лейденский фактор V и антифосфолипидные антитела, требуют более агрессивного лечения.
Рассмотрите варианты лечения
- У пациентов с низким риском простое наблюдение может быть оправдано. Они, как правило, не подвержены высокому риску осложнений после операции или беременности.
- При симптомах окклюзии микрососудов, таких как эритромелалгия, низкие дозы аспирина могут быть очень эффективными. Стоимость и риск такого лечения могут сделать его подходящим для всех пациентов с низким и средним риском.
- У пациентов из группы высокого риска, в том числе с очень высоким количеством тромбоцитов, количество тромбоцитов должно быть уменьшено.
- Возможные методы лечения включают гидроксимочевину, анагрелид или IFN-α.
- При возникновении острых осложнений с помощью тромбоцитфереза можно добиться быстрого уменьшения количества тромбоцитов.
- Если пациенты нуждаются в плановом хирургическом вмешательстве и не имеют очень низкого риска, следует использовать циторедуктивную терапию для снижения риска как тромбоза, так и кровотечения. Спленэктомия увеличивает риск как тромбоза, так и кровотечения.
Лечение
- Гидроксимочевина — это антиметаболит, который действует как ложный предшественник и является очень эффективным средством лечения.
- Анагрелид — это имидазохиназолиновый препарат, который подавляет агрегацию тромбоцитов, но также снижает выработку тромбоцитов.
- IFN-α является модификатором биологической реакции. Он не проникает через плаценту, что делает его безопасным для использования во время беременности, и его тератогенность неизвестна. Однако количество тромбоцитов после прекращения лечения имеет тенденцию к восстановлению.
- Бусульфан, алкилирующий агент, сообщается в ряде сообщений о случаях для контроля количества тромбоцитов [6] .
- Фосфор-32 облучает костный мозг.
- Пипоброман представляет собой бромидное производное пиперазина и действует как метаболический конкурент пиримидиновых оснований.Это алкилирующий агент. Он недоступен в Великобритании, но может быть получен на основании имени пациента. Он используется в лечении первичного тромбоцитоза более 30 лет [6] .
- Количество тромбоцитов снижается до менее 600 x 10 9 / л в 90% случаев после трех месяцев лечения. Доза корректируется для достижения количества тромбоцитов в пределах целевого диапазона менее 450 x 10 9 / л.
Вторичный тромбоцитоз
Количество тромбоцитов значительно превышает 1000 x 10 9 / л может возникать при реактивном тромбоцитозе [6] .Несмотря на высокое количество тромбоцитов, у пациентов редко возникают симптомы. Обычно тромбоцитоз проходит после лечения основного заболевания. Однако иногда тромбоцитоз не возникает одновременно с основным заболеванием.
Существуют разногласия по поводу лечения тромбоцитоза [6] . Реактивный тромбоцитоз считается преходящим и самоограничивающимся, и зачастую лечение не требуется. Безусловно, следует рассмотреть возможность использования 75 мг аспирина, хотя нет никаких доказательств, подтверждающих эту практику.
Однако требуется тщательное обследование этих пациентов, поскольку тромбоцитоз может подвергать пациентов риску осложнений и может нуждаться в лечении наряду с лечением причинного состояния. Требуется комплексная оценка, включающая клинические и лабораторные исследования [6] .
Осложнения
Первичный тромбоцитоз
- Тромбоз может быть серьезным и смертельным. Тромбоз внутренних вен трудно диагностировать.
- Кровотечение обычно из желудочно-кишечного тракта и обычно гораздо менее серьезно.
- Трансформация в острый миелоидный лейкоз (ОМЛ) встречается у 0,5-5% пациентов. В серии из 2316 случаев, ретроспективно собранных в Италии, скорость трансформации в ОМЛ или МДС составила 1% у пациентов, оставшихся без лечения. Использование IFN-α и гидроксимочевины дало аналогичные результаты, но трансформация произошла у 4% пациентов, получавших алкилирующие агенты. Фосфор-32 также имеет более высокую скорость превращения.
Вторичный тромбоцитоз
Осложнения могут возникать из-за аномалии тромбоцитов, но чаще являются следствием первичного заболевания.
Прогноз
Первичный тромбоцитоз
Ожидаемая продолжительность жизни у пациентов с эссенциальной тромбоцитемией значительно хуже, чем в контрольной популяции. Лейкоцитоз — неблагоприятный фактор риска [8] .
Вторичный тромбоцитоз
Прогноз обычно определяется первичным заболеванием. Тромбоцитоз является неблагоприятным прогностическим фактором при многих типах рака, включая рак груди, рак яичников и другие гинекологические виды рака, почечно-клеточную карциному и рак легких [9] .
Вторичный тромбоцитоз Артикул
[1]
Sałacki AJ, Wysokiński A, Реактивный тромбоцитоз, возникающий в результате частого донорства крови, как чрезвычайно редкая причина инфаркта миокарда с подъемом сегмента ST у 19-летнего мужчины. Анналы аграрной и экологической медицины: ААЭМ. 2018 Dec 20; [PubMed PMID: 30586983]
[3]
Rumi E, Cazzola M, Диагностика, стратификация риска и оценка ответа при классических миелопролиферативных новообразованиях.Кровь. 9 февраля 2017 г .; [PubMed PMID: 28028026]
[4]
Bleeker JS, Hogan WJ, Тромбоцитоз: диагностическая оценка, стратификация тромботического риска и стратегии управления на основе риска. Тромбоз. 2011; [PubMed PMID: 22084665]
[5]
Buss DH, Cashell AW, O’Connor ML, Richards F 2nd, Case LD, Возникновение, этиология и клиническое значение крайнего тромбоцитоза: исследование 280 случаев.Американский журнал медицины. 1994 Mar; [PubMed PMID: 8154513]
[6]
Хан П.Н., Наир Р.Дж., Оливарес Дж., Тингл Л.Е., Ли З., Реактивный тромбоцитоз после спленэктомии. Труды (Бейлорский университет. Медицинский центр). 2009 Янв; [PubMed PMID: 19169391]
[7]
МакМуллин М.Ф., Диагностика наследственного эритроцитоза и тромбоцитоза.Гематология. Американское общество гематологии. Образовательная программа. 6 декабря 2019 г. [PubMed PMID: 31808840]
[8]
Zheng SY, Xiao QY, Xie XH, Deng Y, Ren L, Tian DY, Luo ZX, Luo J, Fu Z, Huang AL, Liu EM, Связь между вторичным тромбоцитозом и вирусными инфекциями дыхательных путей у детей. Научные отчеты. 2016 11 марта; [PubMed PMID: 26965460]
[9]
Indolfi G, Catania P, Bartolini E, Azzari C, Massai C, Poggi GM, De Martino M, Resti M, Частота и клиническое значение реактивного тромбоцитоза у детей в возрасте от 1 до 24 месяцев, госпитализированных по поводу внебольничных инфекций.Тромбоциты. 2008 сен; [PubMed PMID: 18925508]
[11]
Аранеда М., Кришнан В., Холл К., Калбфляйш Дж., Кришнасвами Г., Кришнан К., Реактивный и клональный тромбоцитоз: провоспалительные и гематопоэтические цитокины и белки острой фазы. Южный медицинский журнал. 2001 Apr; [PubMed PMID: 11332909]
[12]
Scharf RE, Нужна ли антиагрегантная терапия при тромбоцитозе? Contra.Предложение по индивидуальному лечению с учетом рисков. Hamostaseologie. 2016 7 ноября; [PubMed PMID: 27414763]
[13]
Kulnigg-Dabsch S, Schmid W, Howaldt S, Stein J, Mickisch O, Waldhör T, Evstatiev R, Kamali H, Volf I, Gasche C, Дефицит железа вызывает вторичный тромбоцитоз и активацию тромбоцитов при ВЗК: рандомизированное контролируемое исследование thromboVIT . Воспалительные заболевания кишечника. 2013 июл; [PubMed PMID: 23644823]
[15]
Альберио Л. Нужна ли антиагрегантная терапия при тромбоцитозе? Pro.Диагностические и патофизиологические соображения при выборе лечения. Hamostaseologie. 2016 7 ноября; [PubMed PMID: 25707870]
[16]
Сасаки К., Кавай К., Цуно Н.Х., Сунами Е., Китайма Дж., Влияние предоперационного тромбоцитоза на выживаемость пациентов с первичным колоректальным раком. Всемирный журнал хирургии. 2012 Янв; [PubMed PMID: 22045447]
Нарушения тромбоцитов | Госпиталь на Грейт-Ормонд-стрит
Поскольку нарушения тромбоцитов встречаются редко, лечение лучше всего проводить в специализированном центре при участии других специалистов, а также гематологов.
Лечение может потребоваться как часть планирования операции или лечения травмы. Наиболее распространенным лечением является десмопрессин (также известный как DDAVP®), который увеличивает уровень тромбоцитов в крови, высвобождая их из хранилища. Его вводят в виде инъекции под кожу или в вену или в виде «вдохновения» через нос. В качестве альтернативы можно дать лекарство, называемое транексамовой кислотой, для временного повышения уровня белков, которые стабилизируют тромбы. Его вводят внутрь, внутривенно или местно (наносят на кожу).
Переливание тромбоцитов требуется редко, поскольку организм может вырабатывать антитела к тромбоцитам, так что они перестают работать. Если кровотечение достаточно серьезное и требует лечения, можно использовать искусственный фактор свертывания крови, называемый фактором VIIa.
Важно, чтобы люди с заболеванием тромбоцитов не принимали нестероидные противовоспалительные препараты (НПВП, такие как ибупрофен), поскольку это значительно увеличивает риск кровотечения, поскольку НПВП снижают слипание тромбоцитов. Вместо этого следует использовать другие методы обезболивания.
Следует соблюдать осторожность и при инъекциях — например, иммунизацию следует проводить подкожно (под кожей), а не внутримышечно (в мышцу), чтобы снизить риск развития болезненного синяка (гематомы).
Женщинам, возможно, придется принять дополнительные меры, чтобы сделать свой месячный период управляемым. Варианты могут включать прием транексамовой кислоты или DDAVP® до и во время менструации, прием противозачаточных таблеток или введение внутриматочной спирали (ВМС).Если анемия развивается из-за обильных менструаций, может потребоваться добавка железа. Во многих случаях беременность следует планировать, а мониторинг на протяжении всего периода должен включать центр комплексного ухода, а также акушерок.
Единственным «лечебным» методом лечения некоторых заболеваний тромбоцитов является трансплантация стволовых клеток или костного мозга; это предлагается только для самых тяжелых условий.
Средний объем тромбоцитов у детей с нарушением дыхания во сне: метаанализ | BMC Pediatrics
Джонстон Дж., Макларен Х, Махадеван М, Дуглас Р.Г. Клинические характеристики обструктивного апноэ сна в сравнении с инфекционной аденотонзиллярной гиперплазией у детей. Int J Pediatr Otorhinolaryngol. 2019; 116: 177–80.
Артикул Google ученый
Седки К., Беннет Д.С., Карвалью К.С. Синдром дефицита внимания с гиперактивностью и нарушение дыхания во сне в педиатрической популяции: метаанализ. Sleep Med Rev.2014; 18: 349–56.
Артикул Google ученый
Эстеллер Э., Вильяторо Дж. С., Агуэро А., Лопес Р., Матиньо Э., Аргеми Дж., Гирабент-Фаррес М. Синдром обструктивного апноэ во сне и нарушение роста. Int J Pediatr Otorhinolaryngol. 2018; 108: 214–8.
CAS Статья Google ученый
Ли С.Х., Кан К.Т., Чиу С.Н., Чанг И.С., Вен В.К., Ли П.Л., Сюй В. Связь аденотонзиллэктомии с артериальным давлением у детей с гипертонией и без гипертонии с синдромом обструктивного апноэ во сне.JAMA Otolaryngol Head Neck Surg. 2018; 144: 300–7.
Артикул Google ученый
Ли Л.А., Ли Хай, Линь Ю.С., Фанг Т.Дж., Хуанг Ю.С., Сюй Дж.Ф., Ву С.М., Хуанг К.Г. Тяжесть детского синдрома обструктивного апноэ сна и артериальной гипертензии улучшилась после аденотонзиллэктомии. Otolaryngol Head Neck Surg. 2015; 152: 553–60.
Артикул Google ученый
Li Z, Celestin J, Lockey RF.Синдром апноэ сна у детей: обновленная информация. J Allergy Clin Immunol Pract. 2016; 4: 852–61.
Артикул Google ученый
Папапанайоту А., Даскалакис Г., Сиасос Г., Гаргалионис А., Папавассилиу А.Г. Роль тромбоцитов в сердечно-сосудистых заболеваниях: молекулярные механизмы. Curr Pharm Des. 2016; 22: 4493–505.
CAS Статья Google ученый
Ибрагим Х., Клейман Н.С.Патофизиология, фармакология и функция тромбоцитов при ишемической болезни сердца. Coron Artery Dis. 2017; 28: 614–23.
Артикул Google ученый
Худзик Б., Корзонек-Шлачета I, Шкодзиньски Я., Лиска Р., Лекстон А., Зубелевич-Шкодзинская Б., Гусиор М. Связь между мультиморбидностью и средним объемом тромбоцитов у пациентов с диабетическим инфарктом миокарда. Acta Diabetol. 2018; 55: 175–83.
Артикул Google ученый
Uçar H, Gür M, Gözükara MY, Kıvrak A, Kolcu Z, Akyol S, Kaypaklı O, Elbasan Z, ahin DY, Türkolu C, eker T, aylı M. Связь между средним объемом тромбоцитов и утренним скачком артериального давления у впервые диагностированных гипертоники. Анатолий Дж. Кардиол. 2015; 15: 107–12.
Артикул Google ученый
Hartmann LT, Alegretti AP, Machado ABMP, Martins EF, da Silva Chakr RM, Gasparin AA, Monticielo OA. Оценка среднего объема тромбоцитов у пациентов с системной красной волчанкой.Откройте Rheumatol J. 2018; 12: 129–38.
CAS Статья Google ученый
Berger JS, Eraso LH, Xie D, Sha D, Mohler ER. Средний объем тромбоцитов и распространенность заболеваний периферических артерий, Национальное обследование здоровья и питания, 1999-2004 гг. Атеросклероз. 2010; 213: 586–91.
CAS Статья Google ученый
Чжао Ф, Янь З, Мэн З, Ли Х, Лю М, Рен Х, Чжу М., Хэ Цюй, Чжан Кью, Сонг К, Цзя Цзянь, Чжан С, Ван Х, Лю Х, Чжан Х , Ван Х, Пан З., Лю Х, Чжан В.Связь между средним объемом тромбоцитов и метаболическим синдромом у китайских пациентов. Научный доклад 2018; 8: 14574.
Артикул Google ученый
Панова-Ноева М., Арнольд Н., Германн М.И., Прочаска Дж. Х., Шульц А., Спронк Х. М., Биндер Х, Пфайффер Н., Бойтель М., Бланкенберг С., Целлер Т., Лотц Дж., Мюнцель Т., Лакнер К. Дж., Ten Cate H, Wild PS. Средний объем тромбоцитов и артериальная жесткость — клиническая взаимосвязь и общая генетическая изменчивость. Научный представитель2017; 7: 40229.
CAS Статья Google ученый
Archontogeorgis K, Voulgaris A, Papanas N, Nena E, Froudarakis M, Mikhailidis DP, Steiropoulos P. Средний объем тромбоцитов и ширина распределения тромбоцитов у пациентов с синдромом обструктивного апноэ во сне и сопутствующей хронической обструктивной болезнью легких. Clin Appl Thromb Hemost. 2018; 24: 1216–22.
Артикул Google ученый
Sarioglu N, Demirpolat G, Erel F, Kose M. Что является идеальным маркером для раннего атеросклероза при обструктивном апноэ во сне, толщине интимы-каротида, интима-медиа или среднем объеме тромбоцитов? Med Sci Monit. 2017; 23: 1674–81.
CAS Статья Google ученый
Esen E, Özdoğan F, Özel HE, Yılmaz Z, Yüce T., Başer S, Genç S, Selçuk A. Средний объем тромбоцитов играет роль в тяжести заболевания у пациентов с синдромом обструктивного апноэ во сне? Кулак Бурун Богаз Ихтис Дерг.2015; 25: 343–5.
Артикул Google ученый
Feliciano A, Linhas R, Marçôa R, Cysneiros A, Martinho C, Reis RP, Penque D, Pinto P, Bárbara C. Гематологическая оценка у мужчин с обструктивным апноэ во сне до и после положительного давления в дыхательных путях. Rev Port Pneumol. 2017; 23: 71–8.
CAS PubMed Google ученый
Simsek G, Haytoglu S, Muluk NB, Arikan OK, Cortuk M, Kiraz K.Средний объем тромбоцитов снижается у взрослых пациентов с синдромом обструктивного апноэ во сне после операции увулопалатального лоскута. J Craniofac Surg. 2015; 26: 2152–4.
Артикул Google ученый
Slim K, Nini E, Forestier D, Kwiatkowski F, Panis Y, Chipponi J. Методологический указатель для нерандомизированных исследований (несовершеннолетние): разработка и проверка нового инструмента. ANZ J Surg. 2003. 73: 712–6.
Артикул Google ученый
Эггер М., Смит Г.Д., Шнайдер М., Миндер С. Смещение в метаанализе обнаруживается с помощью простого графического теста. BMJ. 1997; 315: 629–34.
CAS Статья Google ученый
Розенталь Р. Проблема с файловым ящиком и допуск на нулевые результаты. Psychol Bull. 1979; 86: 638–41.
Артикул Google ученый
Куцур С., Кулекчи С., Зорлу А., Савран Б., Оган Ф., Йилдирим Н.Средний уровень объема тромбоцитов у детей с аденоидной гипертрофией. J Craniofac Surg. 2014; 25: 29–31.
Артикул Google ученый
Ондер С., Кайпинар Б., Сахин-Йилмаз А., Торос С.З., Ойсу К. Связь среднего объема тромбоцитов с обструктивной аденоидной гипертрофией у детей. Int J Pediatr Otorhinolaryngol. 2014; 78: 1449–51.
Артикул Google ученый
Соялыч Х., Сомук Б.Т., Догру С., Гюрбюзлер Л., Гокташ Г., Эйибилен А.Оценка среднего объема тромбоцитов и его отношения к количеству тромбоцитов у детей с синдромом обструктивного апноэ во сне. Кулак Бурун Богаз Ихтис Дерг. 2015; 25: 16–21.
Артикул Google ученый
Симсек Г., Караджейли С., Озел А., Арслан Б., Мулюк Н. Б., Килич Р. Параметры крови как индикаторы обструкции верхних дыхательных путей у детей с аденоидной или аденотонзиллярной гипертрофией. J Craniofac Surg. 2015; 26: 213–6.
Артикул Google ученый
Zicari AM, Occasi F, Di Mauro F, Lollobrigida V, Di Fraia M, Savastano V, Loffredo L, Nicita F, Spalice A, Duse M. Средний объем тромбоцитов, уровни витаминов D и C реактивного белка у детей с нормальным весом и храп и синдром обструктивного апноэ во сне. PLoS One. 2016; 11: 0152497.
Артикул Google ученый
Erdim I, Erdur O, Oghan F, Mete F, Celik M. Значения и соотношения анализа крови для прогнозирования апноэ во сне у детей с ожирением.Int J Pediatr Otorhinolaryngol. 2017; 98: 85–90.
Артикул Google ученый
Barceló A, Morell-Garcia D, Sanchís P, Peña-Zarza JA, Bauça JM, Piérola J, de la Peña M, Toledo-Pons N, Giménez P, Ribot C, Alonso-Fernández A. Prothrombotic состояние у детей с синдромом обструктивного апноэ сна. Sleep Med. 2019; 53: 101–5.
Артикул Google ученый
Хорн Р.С., Виджаяратне П., Никсон Г.М., Уолтер Л.М.Сон и нарушение дыхания во сне у детей с синдромом Дауна: влияние на поведение, нейропознание и сердечно-сосудистую систему. Sleep Med Rev.2019; 44: 1–11.
Артикул Google ученый
Шен Л., Линь З., Линь X, Ян З. Факторы риска, связанные с синдромом обструктивного апноэ-гипопноэ во сне у китайских детей: ретроспективное исследование случай-контроль в одном центре. PLoS One. 2018; 13: 0203695.
Google ученый
Stone RS, Spiegel JH. Распространенность обструктивного нарушения сна у детей с задержкой развития. J Otolaryngol Head Neck Surg. 2009; 38: 573–9.
PubMed Google ученый
Hill CM, Hogan AM, Onugha N, Harrison D, Cooper S, McGrigor VJ, Datta A, Kirkham FJ. Повышенная скорость мозгового кровотока у детей с легким нарушением дыхания во сне: возможная связь с аномальной нейропсихологической функцией.Педиатрия. 2006. 118: 1100–8.
Артикул Google ученый
Chang CH, Chen SJ, Liu CY. Риск апноэ сна и депрессивных расстройств у детей: популяционное ретроспективное когортное исследование за 15 лет. PLoS One. 2017; 12: 0181430.
Google ученый
Ким Д.Й., Ко КО, Лим Дж.В., Юн Дж.М., Сон Й.Х., Чхон Э.Дж. Улучшение функции правого желудочка после аденотонзиллэктомии у детей с синдромом обструктивного апноэ сна.Корейский J Pediatr. 2018; 61: 392–6.
Артикул Google ученый
Тан Х.Л., Гозал Д., Хейрандиш-Гозал Л. Обструктивное апноэ во сне у детей: критическое обновление. Nat Sci Sleep. 2013; 5: 109–23.
PubMed PubMed Central Google ученый
Хейрандиш-Гозал Л. Эндотелий как мишень при ОАС у детей. Фронт Neurol. 2012; 3: 92.
Артикул Google ученый
Zou S, Teixeira AM, Kostadima M, Astle WJ, Radhakrishnan A, Simon LM, Truman L, Fang JS, Hwa J, Zhang PX, van der Harst P, Bray PF, Ouwehand WH, Frontini M, Krause DS.