Ветряная оспа (ветрянка)
Ветрянка (ветряная оспа) — высокозаразное острое инфекционное заболевание, протекающее с характерной пузырьковой сыпью.
Чаще болеют дети, посещающие детский сад или школу — места с большим скоплением людей.
Заболевание вызывается одним из вирусов герпеса (герпесвирус 3-го типа). Ветряная оспа — очень заразное заболевание. Вирус передается от больного человека к здоровому воздушно-капельным путем (при разговоре, пребывании в одном небольшом помещении). С током воздуха ветрянка может распространяться на большие расстояния (до 20 м). Заражение также может произойти от больного опоясывающим лишаем (вызывается той же разновидностью вируса герпеса). Вирус малоустойчив во внешней среде, поэтому заключительную дезинфекцию после больного не проводят.
Больной ветрянкой становится заразным за два дня до появления высыпаний, и остается заразным в течение первых 5-7 дней после появления сыпи.
Инкубационный период ветрянки 7-21 день.
Иммунитет при ветряной оспе является нестерильным т.е. обусловливает невосприимчивость к новому заражению и не обеспечивает удаление вируса из организма. Вирус пожизненно пребывает в спинальных ганглиях, ядрах черепно-мозговых нервов, которые связаны с зонами кожи, наиболее пораженных при первичной инфекции. Повторная активация вируса происходит в условиях ослабленного иммунитета в виде опоясывающего герпеса.
Симптомы ветрянки у детей
Заболевание проявляет себя в первую очередь лихорадочным состоянием, резким повышением температуры тела до 39-40 градусов, головной болью. Самый яркий признак ветряной оспы – сыпь и зуд.
Сыпь в виде мелких, заполненных жидкостью пузырьков, может покрывать значительную часть тела и слизистых оболочек. Пузырьки довольно быстро лопаются и превращаются в маленькие язвочки, которые необходимо обрабатывать водным раствором зеленки или марганцовки, ацикловиром и другими мазями по назначению врача. Заживая, сыпь покрывается корочкой, которая постепенно отпадает, демонстрируя тем самым выздоровление. Обычно сыпь заживает бесследно, однако если ее расчесать – на коже после заживления могут остаться рубцы и шрамы.
У детей ветрянка протекает в более простой форме, нежели у взрослых, которые могут страдать в дальнейшем от осложнений.
Крайне редко ветряная оспа может протекать без высыпаний и пузырьков – в таком случае для уточнения диагноза необходима дополнительная консультация специалиста.
Лечение ветрянки
Обычно ветрянка проходит сама собой в течение недели или 10 дней. При этом температура может нормализоваться уже через два-три дня, хотя, в некоторых случаях, она сохраняется на протяжении всего периода болезни.
Лечение ветрянки носит симптоматический характер (т.е. лечатся проявления заболевания: высокая температура, сыпь на коже), поскольку медицина на данном этапе не знает ни способов предотвращения, ни средств лечения этого заболевания. Цель лечения — не допустить нагноения пузырьков. Для этого отлично подойдет зелёнка, можно использовать жидкость Кастеллани, водный раствор фукорцина или марганцовки и т.д. Спиртовые растворы дети переносят очень болезненно.
Купать ребенка при ветрянке нужно, чтобы предотвратить появление вторичной инфекции кожи. При этом нельзя пользоваться мочалкой и лучше не использовать мыло, добавляя в ванночку слабый раствор марганцовки. Создайте коже малыша максимально комфортные условия: не одевайте плотную и тесную одежду, используйте только хлопчатобумажное белье.
Если вашего ребенка беспокоит сильный зуд, скажите об этом врачу: он назначит противоаллергические средства.
При повышении температуры выше 38оС, ознобе, ребенку необходимо дать жаропонижающие средства (парацетомол, ибупрофен).
Заболевшего ветрянкой изолируют дома в течение девяти дней с начала болезни. В детских дошкольных учреждениях устанавливается карантин продолжительностью 21 день.
Осложнения ветрянки
Осложнения ветрянки встречаются редко и чаще всего связаны с неаккуратной обработкой высыпаний и их нагноением, что впоследствии приводит к образованию рубцов.
Крайне редко у ослабленных детей встречаются тяжелые формы ветрянки с поражением головного мозга, внутренних органов. Подобные формы болезни лечат в больницах, применяя специальные терапевтические методы.
Вакцина и прививка от ветрянки
Вакцина в достаточной степени предохраняет от ветрянки и ее осложнений. Ее рекомендуют проводить детям в возрасте 12 месяцев и старше, а также подросткам и взрослым, ранее не болевшим ветрянкой и не получивших вакцинацию. Вакцина защищает от заболевания на 10 и более лет. В редких случаях люди, получившие вакцинацию против ветрянки, могут заболеть ветрянкой, но заболевание будет протекать в легкой форме.
Вакцина защищает от заболевания на 10 и более лет. В редких случаях люди, получившие вакцинацию против ветрянки, могут заболеть ветрянкой, но заболевание будет протекать в легкой форме.
В настоящее время в США, Японии и некоторых других странах прививка от ветрянки является обязательной для приема ребенка в детское дошкольное учреждение. Но в России вакцинация детей от ветрянки еще не получила широкого распространения, и это остается выбором родителей.
Стоит отметить, что некоторым люди с ослабленной иммунной системой (в результате болезни или приема лекарств, влияющих на иммунитет) не стоит вакцинироваться, поскольку у них возможно развитие осложнений. Поэтому прежде чем получать вакцину против ветрянки пациенту с ослабленной иммунной системой, следует проконсультироваться с врачом.
Ветрянка у детей
Ветрянка или ветряная оспа на сегодняшний день остается одним из самых распространённых инфекционных заболеваний, поражающих детей в возрасте от шести месяцев до десяти лет.
Ветрянка или ветряная оспа на сегодняшний день остается одним из самых распространённых инфекционных заболеваний, поражающих детей в возрасте от шести месяцев до десяти лет. Ветрянкой болеют и взрослые, однако реже и тяжелее.
Как передается ветрянка?
В большом детском коллективе ветрянка может носить эпидемиологический характер и поочередно затрагивать каждого члена группы.
Известно, что заболевание провоцируется одним из вирусов герпеса и является крайне заразным, хотя в большинстве случаев и неопасным. Вирус достаточно быстро переходит воздушно-капельным путем от больного человека к здоровому. При этом человек, передающий заболевание, в этот момент может не испытывать симптомов болезни. Он может заражать окружающих за несколько дней до появления сыпи и повышения температуры. Так что иногда бывает очень сложно отследить заранее источник болезни и предотвратить ее передачу.
Ветрянка находится в инкубационном периоде от одной до трех недель, при этом симптомы могут появиться не ранее семи дней с момента заражения, но не позже 21 дня.
Человек перестает быть заразным спустя неделю или десять дней после первого проявления признаков ветрянки.
Симптомы ветрянки у детей
Симптомы ветрянки у всех детей и взрослых похожи. Заболевание начинается довольно резко с повышения температуры в основном до 38 градусов, но бывает и до 40 градусов, отмечается слабость, головная боли. Но главный симптом ветрянки – обильная сыпь, распространяющаяся на всей поверхности кожи и даже слизистых оболочках. Сыпь в виде маленьких пузырьков с жидкостью сопровождается сильным зудом, который дети очень плохо переносят.
Основная локализация сыпи – туловище, голова (лицо и волосистая часть), половые органы, рот.
Первые признаки ветряной оспы – покраснение кожи диаметром до одного сантиметра. На их месте спустя довольно короткое время появляются волдыри с прозрачной жидкостью, которые впоследствии трансформируются и приобретают вид подсохших корочек.
Течение болезни обычно волнообразно, поэтому высыпания могут появляться несколько раз.
Лечение ветрянки у детей
Лечение ветрянки у детей и взрослых направлено на преодоление неприятных симптомов. Само заболевание не лечится, а проходит постепенно и, как правило, бесследно. Осложнения у детей встречаются редко, куда более подвержены им взрослые люди.
Так как дети склонны к расчесыванию сыпи, основное лечение должно быть направлено на снятие зуда и недопущения нагноения язвочек и пузырьков. Для этого кожу обрабатывают слабым водным раствором зеленки или марганцовки, фукроцина или жидкостью Кастеллани.
Как лечить ветрянку у детей и что использовать для достижения оптимального результата – вопрос сугубо индивидуальный, который должен решаться родителями совместно с лечащим врачом.
Ветрянка у грудничков
Заболеть ветрянкой может любой ребенок в возрасте от шести месяцев. Как правило, течение болезни у грудного ребенка довольно сложное – младенцы плохо переносят симптомы ветрянки и нуждаются в тщательном уходе и постоянном внимании со стороны матери.
Ветрянка у новорожденных проявляется теми же симптомами, что и у детей более старшего возраста. Однако, в особо сложной форме ветрянка может нанести серьезный вред организму, повлияв на развитие внутренних органов. Лечение ветрянки у грудничков должно происходить под контролем специалиста.
Вакцина против ветрянки
Врачи рекомендуют делать детям в возрасте старше 12 месяцев прививку от ветряной оспы. Она эффективно защищает организм от этого заболевания на протяжении нескольких лет.
Стоит, однако, сказать, что ряд специалистов придерживается мнения о том, что ветрянкой стоит переболеть в детстве и получить иммунитет на всю жизнь, чем столкнуться с этим заболеванием в зрелом возрасте и пострадать от опасных
Ветрянка у взрослых
Ветрянка у взрослых развивается и протекает так же стремительно, как и у детей, но более тяжело и чаще дает осложнения.
Взрослые люди, не переболевшие в свое время ветрянкой в детстве, подвержены риску заболеть в возрасте, когда течение этой болезни и ее последствия могут быть очень серьезными.
Как передается ветрянка у взрослых?
Ветрянка, или ветряная оспа — заболевание, которое активно передается от больного человека здоровому воздушно-капельным путем. Защитить себя и свою семью от него довольно сложно, поскольку не всегда можно что называется «поймать» момент и понять, что общение с тем или иным человеком приведет к болезни.
Ветрянка у взрослых развивается и протекает так же стремительно, как и у детей, спустя 7-21 день инкубационного периода.
Человек остается заразным на протяжении примерно недели после первого проявления симптомов.
Симптомы ветрянки у взрослых
Симптомы ветрянки у взрослых идентичны симптомам этого заболевания у детей. Резко повышается температура, развивается лихорадочное состояние – слабость, головная боль, нарушение аппетита и сна. По всему телу появляется сначала интенсивное покраснение кожи, а потом сыпь, которая сопровождается сильным зудом. Сыпь может покрывать торс и спину, лицо и волосистую часть головы, слизистые оболочки полости рта и половых органов.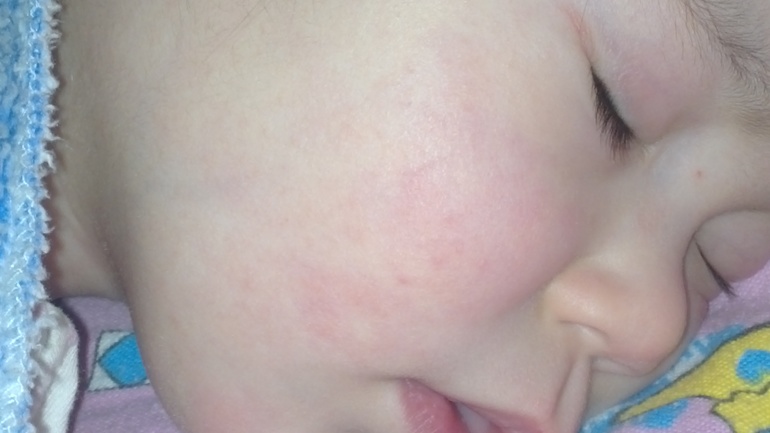 Крайне редко ветрянка может протекать без обильной сыпи, однако процент таких случаев ничтожно мал.
Крайне редко ветрянка может протекать без обильной сыпи, однако процент таких случаев ничтожно мал.
Проявление симптомов ветрянки у взрослых происходит волнообразно – сыпь и высокая температура появляются несколько раз в течение недели.
Сыпь обычно проходит бесследно – если ее не трогать и не расчесывать. В противном случае могут возникать очаги нагноения, а после их заживления – оставаться шрамы и рубцы.
Лечение ветрянки у взрослых
Ветрянка – болезнь, которая проходит обычно сама собой без специфического лечения. Однако симптомы этого заболевания требуют внимания. В основном, это касается зуда и сыпи, которую необходимо периодически обрабатывать слабым водным раствором марганцовки или зеленки, смазывать ацикловиром или другой мазью, назначенной лечащим врачом.
Осложнения при ветрянке у взрослых
Ветрянка опасна для взрослых, прежде всего, осложнениями – поражением внутренних органов, пневмонией. Опасна ветрянка и для беременных женщин – болезнь может поразить ребенка и привести к серьезным дородовым патологиям. Поэтому во взрослом возрасте лечение ветрянки должно производиться под контролем специалиста и только теми препаратами, которые он назначает.
Поэтому во взрослом возрасте лечение ветрянки должно производиться под контролем специалиста и только теми препаратами, которые он назначает.
Демодекоз: лечение, причины, симптомы, признаки, фото, цены
Трихолог, дерматолог, врач высшей категории
Московский проспект, д. 143
Онколог-дерматолог, врач высшей категории
Гражданский проспект, д.107, к.4
Онколог-дерматолог, врач высшей категории
Гражданский проспект, д.107, к.4
Коломяжский проспект, д. 20
Дерматолог, специалист лазерных технологий в онкодерматологии, врач высшей категории
Коломяжский проспект, д. 20
Дерматолог, специалист лазерных технологий в онкодерматологии, врач высшей категории
Московский проспект, д. 143
Дерматолог, специалист лазерных технологий в онкодерматологии
Московский проспект, д. 143
Гражданский проспект, д.107, к.4
Коломяжский проспект, д. 20
20
Дерматовенеролог, трихолог, косметолог, специалист лазерных технологий
Московский проспект, д. 143
Гражданский проспект, д.107, к.4
Коломяжский проспект, д. 20
Врач дерматовенеролог, трихолог, косметолог. Высшая квалификационная категория.
Московский проспект, д. 143
Дерматолог, косметолог, Специалист лазерных технологий в онкодерматологии
Коломяжский проспект, д. 20
Дерматовенеролог, специалист лазерных технологий в онкодерматологии
Московский проспект, д. 143
Коломяжский проспект, д. 20
дерматолог, косметолог, специалист лазерных технологий
Гражданский проспект, д.107, к.4
Дерматовенеролог, доктор медицинских наук, профессор
Московский проспект, д. 143
Дерматовенеролог, специалист лазерных технологий в онкодерматологии
Гражданский проспект, д.107, к.4
Онколог-дерматолог, кандидат медицинских наук
Московский проспект, д. 143
143
Гражданский проспект, д.107, к.4
Коломяжский проспект, д. 20
Ученые изучили сыпь у заразившихся коронавирусом :: Общество :: РБК
Испанские ученые пришли к выводу, что энантема в ротовой полости — сильная сыпь на слизистой оболочке — может являться одним из ранних симптомов коронавирусной инфекции. Результаты своих исследований они опубликовали в журнале JAMA Dermatology.
В исследовании участвовал 21 пациент с COVID-19 в возрасте от 40 до 69 лет. У 29% из них (шесть человек) обнаружились высыпания в полости рта. При этом авторы статьи отмечают, что энантема появлялась за два дня до других симптомов коронавирусной инфекции.
У 29% из них (шесть человек) обнаружились высыпания в полости рта. При этом авторы статьи отмечают, что энантема появлялась за два дня до других симптомов коронавирусной инфекции.
Медики не утверждают однозначно, что сыпь появилась именно из-за COVID-19, так как энантема хоть и предполагает вирусную этиологию, но может быть вызвана и другими возбудителями. Кроме того, исследования осложняются еще и требованиями санитарной безопасности, которые необходимо соблюдать при осмотре пациентов.
Врачи назвали основные симптомы коронавируса у детейВ июне врач-эндокринолог, кандидат медицинских наук Зухра Павлова сообщила, что у людей, переболевших коронавирусной инфекцией, может наблюдаться необычный симптом — озноб.
Исследования заболеваний кожи — сдать анализ в СЗЦДМ
Кожные заболевания насчитывают более сотни видов и категорий. Самыми опасными дерматологи называют вирусные и грибковые инфекции кожи, дерматит, чесотку, меланому и немеланомный рак кожи, псориаз, крапивницу, пиодермию, угревую сыпь, пролежни, очаговую алопецию.
В США и Европе кожные заболевания стоят на 4-м месте по количеству полученной инвалидности. Поэтому нельзя недооценивать разнообразные высыпания, зуд, боль, изменение цвета кожных покровов, шелушение — при любых отклонениях от нормы, тем более не проходящих длительное время, нужно обращаться к специалисту.
При обширном кожном зуде обычно обращаются к терапевту, при локализованном зуде или высыпаниях — к дерматологу. Они при необходимости выписывают направление к узким специалистам — дерматовенерологу (болезни кожи, вызванные ИППП), трихологу (проблемы кожи волосистой части головы), дерматокосметологу (эстетические проблемы кожи).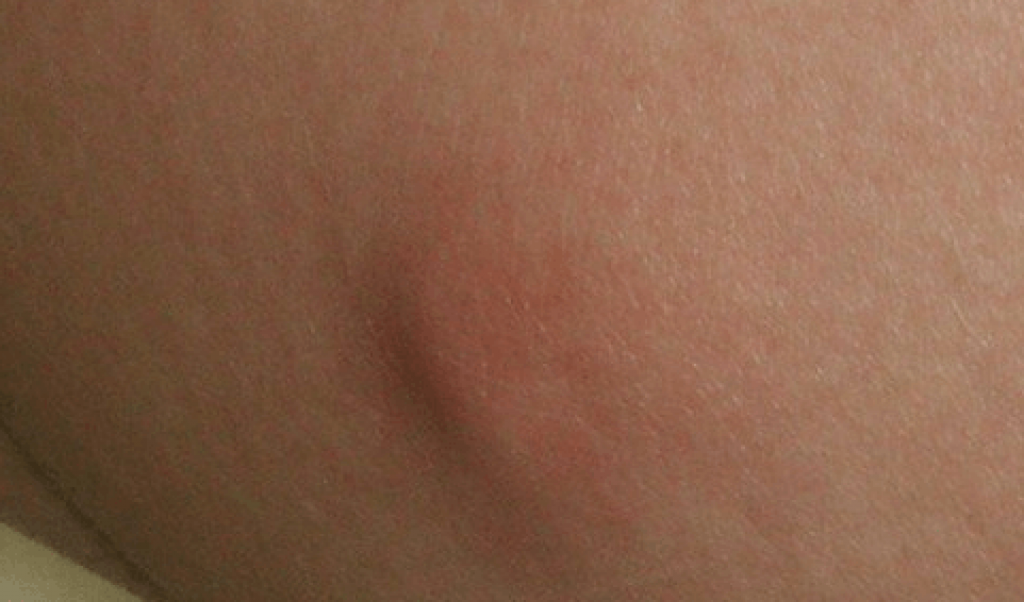
Нередко проблемы с кожным покровом сигнализируют о заболеваниях других органов, и тогда дерматологи работают совместно с эндокринологами, гематологами, онкологами, гинекологами, аллергологами и другими специалистами.
Когда назначают исследования кожи
В норме кожа равномерно окрашена, умеренно влажная, гладкая. Если какой-то показатель изменяется, перемены приносят явный дискомфорт, симптомы долго не проходят, необходимо обратиться к врачу.
Кожа неоднородна, и заболевания поражают разные её слои: псориаз и чесотка — эпидермис, фурункулёз — дерму, целлюлит — подкожно-жировую клетчатку и т. д. Первым этапом любого исследования становятся осмотр и опрос человека, далее на основании первичных внешних признаков и полученных сведений врач решает, какие анализы пациенту необходимо сдать, чтобы диагностировать заболевание.
Устный опрос выявляет длительность состояния, причины — по версии пациента, регулярность (было ли подобное ранее или в первый раз), симптомы общего состояния, наличие хронических заболеваний и заболеваний у родственников, коллег, особенности рациона, бытовых и рабочих условий и т. д.
д.
Специалист делает визуальное исследование и при необходимости назначит тесты:
-
при разнообразных высыпаниях в естественных складках кожи, на волосистой части головы, шее, лице;
-
при мелких белёсых чешуйках в области носогубного треугольника, на волосистой части головы, на спине, под мышками, в других местах;
-
при зуде, жжении;
-
при появлении бляшек, покрытых чешуйками, обычно — на коленных и локтевых сгибах, в местах выделения суставов, на ладонях, подошвах, на волосистой части головы;
-
при кровоподтёках, отёках, язвах;
-
при появлении папиллом;
-
при обнаружении пятен неясного происхождения;
-
при угрях, прыщах и прочих отклонениях кожных покровов от нормы;
-
при некоторых неспецифических симптомах.

Виды диагностики кожных заболеваний:
Общий анализ крови:-
по лейкоцитам, лейкоцитарной формуле определяется наличие/отсутствие воспалительного процесса;
-
по эритроцитам, гемоглобину — белокровие, наличие внутренних кровотечений;
-
по базофилам и эозинофилам — наличие/отсутствие/сила аллергического процесса.
Кровь здорового человека содержит не более 5 % эозинофилов. Увеличение их доли вызывает подозрение на аллергию. Однако высокое число эозинофилов характерно и для инвазии паразитами, потому требуются дополнительные тесты.
Общий анализ мочиПозволяет судить о наличии/отсутствии воспалительного процесса, определять, присутствуют ли заболевания почек, других связанных органов.
Биохимия крови
С помощью этого анализа судят о метаболических процессах в организме, получают максимально полную, системную картину его работы.
С помощью этого анализа выявляют паразитов, которые могут служить причиной аллергической реакции, воспалительных процессов кожных покровов.
ИммунограммаС помощью иммунограммы подтверждают предварительно поставленный диагноз. В ходе исследования кровь тестируют на иммуноглобулины: если они повышены — заболевание развивается.
Микроскопия соскобовСоскобы выполняют при подозрении на чесотки и микотические (грибковые) инфекции. Для анализа используют чешуйки из очага поражения, подозрительных ходов, которые помещают на предметное стекло и изучают.
Эпикутанные и интракутанные кожные тесты при аллергических состояниях
В некоторых клинических ситуациях детям и взрослым необходимо пройти аллергологическое обследование, например — больным с аллергическим ринитом, бронхиальной астмой, атопическим дерматитом, пищевой аллергией, реакцией на лекарственные средства и т. д.
д.
При эпикутанном способе аллерген наносят на кожу, чтобы выявить раздражитель в случаях с отсроченным гиперчувствительным ответом к контактному аллергену. Интракутанные (внутрикожные, интрадермальные) способы используют, чтобы обнаружить немедленный гиперчувствительный ответ на лекарство, пчелиный яд и некоторые другие раздражители. Интрадермальные тесты обладают высокой точностью. однако их недостаток — большое число ложноположительных результатов.
Микологические, бактериологические, вирусологические, серологические тесты при дерматозах, вызванных микроорганизмами
Чтобы определить микроорганизмы-возбудители заболеваний, используют:
-
соскобы чешуек, ногти, волосы, которые специальным образом обрабатывают и исследуют под микроскопом, — так определяют патогенные грибы;
-
отделимое из уретры, мазок — для определения гонококков, прочих возбудителей ЗППП;
-
мазки-отпечатки на клетки Тцанка с поверхностей, поражённых эрозиями, — для определения акантолитической пузырчатки;
-
соскобы кожи — для определения чесоточного клеща;
-
тканевый сок, собранный со дна твёрдых шанкров, — для определения бледных трепонем;
-
культуральные исследования (посевы патологического биоматериала) — для определения возбудителя пиодермии, микозов (в том числе латентных форм), ЗППП и носительства деоматофитов.

К аутоиммунным заболеваниям кожи относят пузырные дерматозы — герпетиформный дерматит Дюринга, пузырчатка (истинная и все её разновидности), пемфигоиды.
В основе этих заболеваний — иммунный ответ организма, направленный на межклеточные контакты кожи. Так, вульгарная пузырчатка характеризуется появлением антител к десмосомам, пемфигоид — антитела к гемидесмосомам.
Развившаяся болезнь хорошо диагностируется с помощью серологических тестов — антитела выявляются примерно у 80 %. Но при начальных формах и поражении слизистых антител в крови нет, потому используют прямое и непрямое иммунофлюоресцентное обследование.
Прямая иммунофлюоресценция выявляет на криостатных кожных срезах IgG и комплемент. Непрямая иммунофлюоресценция выявляет в кровяном и жидкостном содержании пузырей высокие титры Ig G к десмосомам — чем выше титры, тем тяжелее течение заболевания.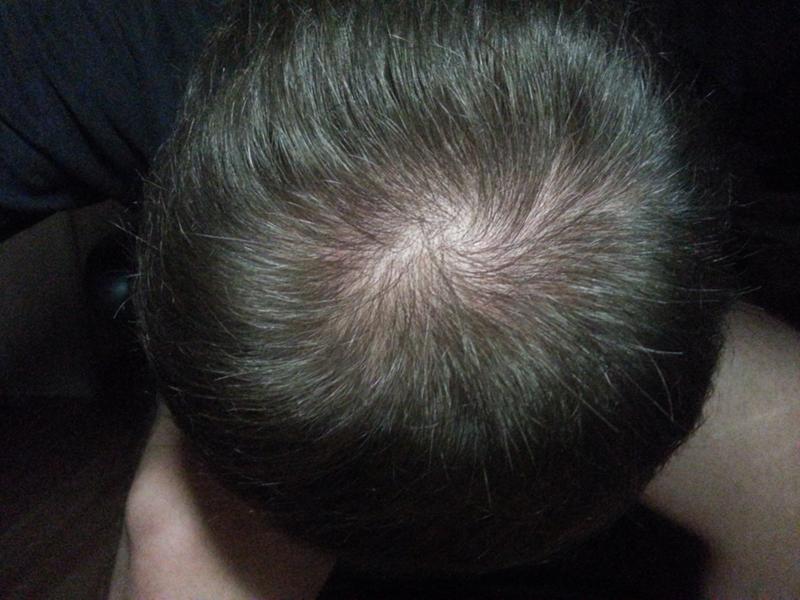
К сосудистым нарушениям кожи — ангиомам — относят плотно расположенные кровеносные и лимфатические сосуды. Ангиомы располагаются на и под кожей, меняют её окраску на красную и с явным фиолетовым оттенком.
Различают:
-
гемангиомы — патологические скопления-опухоли из кровеносных сосудов, окрашенные в красный или фиолетовый цвет. Особенно распространены детские гемангиомы, которые у 2/3 детей исчезают примерно к 7 годам, однако оставляют на коже «цветные» следы или рубцы;
-
пламенеющие невусы — розовые, красные, фиолетовые уплощённые пятна, по своей природе — врождённые пороки кровеносных сосудов;
-
лимфангиомы — разного размера бугорки на коже, образованные скоплением лимфатических сосудов;
-
пиогенные гранулемы — приподнятые мясистые красные, красно-коричневые образования, влажные или покрытые коркой, которые образованы усиленно растущими капиллярами и отёком прилегающей ткани;
-
паукообразные ангиомы — ярко-красные пятна с центральным кровеносным сосудом и отходящими от него капиллярами в виде лапок паука.

Если повреждение кожи носит только косметический характер, врач посоветует способ, как от него избавиться. Но иногда требуются ангиографические исследования — контрастные исследования кровеносных сосудов с использованием рентгена, КТ, МРТ и т. д.
Гистологическое исследованиеГистологические исследования кожи подтверждают или исключают предварительный диагноз, служат для определения стадии заболевания, распространённости опухоли. Всё это необходимо для правильной диагностики, прогноза и эффективного лечения.
Для биопсии выбирают типичный элемент, предпочтительно — свежий первичный. Если высыпания распространённые, то биоматериал берут из такого очага, удаление которого вызовет минимальные косметические, функциональные дефекты.
Биопсию проводят под местным обезболиванием, используя скальпель или методы пункционной биопсии, электрохирургии.
Аллергические тестыДля определения аллергена специалисты пользуются разными тестами:
-
прик-тестами (нанесение капель с аллергеном на кожу, затем прокол через каплю прик-ланцетом) — для выявления сенсибилизации к бытовым, эпидермальным, пыльцевым, лекарственным, грибковым и другим аллергенам;
-
скарификационными (царапины специальными ланцетами с аллергенами в случаях, когда прик-тест невозможен) — обладают высокой специфичностью.
 однако часто дают ложноположительный результат;
однако часто дают ложноположительный результат;
-
аппликационными, или Patch-тестами (аллерген наносится на пластырь, который приклеивают на спину или на плечо) — для определения контактного и атопического дерматита.
Оценка кожных тестов проходит спустя 20 минут, 6 часов или 24—48 часов, в зависимости от аллергена. Результат теста может быть отрицательным, слабоположительным, положительным или сомнительным.
Дополнительные исследованияСерологическое (изучение антител и антигенов в сыворотке крови)
При высокой чувствительности к определённому аллергену в крови увеличивается содержание антител класса IgE, которые в нормальном состоянии составляют примерно ~0,001 % от всех иммуноглобулинов. Чтобы узнать раздражитель, определяют аллергенспецифичные антитела.
Исследование сыворотки крови начинается с определения общего уровня иммуноглобулина Е (IgE). Однако примерно у 30 % людей, подверженных аллергии, общий иммуноглобулин в норме, а повышенный его уровень может наблюдаться и при инвазии гельминтами, некоторых других заболеваниях.
Однако примерно у 30 % людей, подверженных аллергии, общий иммуноглобулин в норме, а повышенный его уровень может наблюдаться и при инвазии гельминтами, некоторых других заболеваниях.
Затем выявляют конкретный раздражитель, определяя специфические IgG-антитела, например — к пищевым продуктам, пыльце и т. д.
Микроскопическое (изучение мазка под микроскопом)Цитологическое исследование проводят с целью морфологической оценки клеточного состава, изменений в клетках (ядро, цитоплазма, их отношение). По полученным данным делают предварительные диагнозы доброкачественных, злокачественных опухолей, других неопухолевых поражений.
Патоморфологическое (биопсия)
Биопсия кожи проводится с целью микроскопического выявления патологии — кожных нераковых заболеваний (например, псориаза, системной красной волчанки, склеродермии, узелкового периартериита, амилоидоза, туберкулёза кожи и др.), рака кожи, бактериальных кожных инфекций, грибковых инфекций.
Результаты исследования готовы через 1—6 недель. Осложнением такого метода могут стать рубцы, однако в некоторых случаях биопсия просто необходима для получения точного анализа и назначения эффективного лечения.
Стоимость услуг в АО «СЗДЦМ»
В Северо-Западном центре доказательной медицины вы сможете пройти все исследования кожи по назначению врача.
В лабораториях, медицинских центрах и лабораторных терминалах АО «СЗЦДМ» работают опытные специалисты, все отделения оснащены современным лабораторным оборудованием и препаратами. мы гарантируем вам высокую точность исследований, безопасность и конфиденциальность.
перейти к анализам
Высыпание на голове и теле — Вопрос дерматологу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.
Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 72 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, подолога, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 97.45% вопросов.
Оставайтесь с нами и будьте здоровы!
Краснуха
Краснуха — высокозаразное острое инфекционное заболевание, вызываемое вирусом краснухи.
Наиболее часто болеют непривитые дети 2-9 лет. Особенна опасна краснуха в первые 3 месяца беременности — при этом нередко развиваются тяжелые врожденные пороки развития ребенка, возможна внутриутробная гибель плода. В целом, у взрослых людей краснуха протекает тяжелее, чем у детей.
Источником инфекции является человек с клинически выраженной или стертой формой краснухи. Пути передачи — воздушно-капельный (при разговоре с больным, поцелуях) и вертикальный (от матери к плоду). Возможен также контактный путь заражения — через детские игрушки. Больной становится заразным за 1 неделю до появления сыпи и продолжает выделять вирус в течение 5-7 дней после появления высыпаний. Ребёнок с врождённой краснухой выделяет возбудитель более длительное время (до 21-20 месяцев).
Что происходит?
Инкубационный период заболевания длится от 11 до 24 дней (чаще 16-20).
Вирус краснухи проникает в организм через слизистые оболочки дыхательных путей и разносится кровью по всему организму, вызывая увеличение лимфатических узлов, в особенности тех, что расположены на затылке и задней стороне шеи. Иногда возникает незначительный насморк и сухой кашель, чувство першения в горле, слезотечение. Наиболее тяжело краснуха протекает у взрослых: характерно повышение температуры тела (до 38-39°С ), головная боль, боли в мышцах, снижение аппетита.
В первый день болезни у 75-90% больных возникает характерная сыпь на коже, причем высыпания чаще наблюдаются у детей. Элементы сыпи представляют собой круглые или овальные розово-красные мелкие пятна. Чаще сыпь вначале возникает на лице и шее, за ушами и на волосистой части головы, а затем в течение суток она появляется на туловище и конечностях. Особенно типично расположение сыпи на спине, ягодицах, внешней поверхности рук и передней поверхности ног. На подошвах и ладонях сыпь отсутствует. Иногда одновременно мелкие единычные высыпания появляются на слизистой оболочке рта. Сыпь держится два-три дня.
У детей краснуха обычно протекает легко.
Осложнения краснухи крайне редки и встречаются у детей с иммунодефицитом. К ним относятся: пневмонии, отиты, артриты, ангины, тромбоцитопеническая пурпура. Очень редко (в основном у взрослых) возникают поражения головного мозга — энцефалиты и менингоэнцефалиты. Краснуха у беременных не представляет серьезной опасности для будущей матери, но значительно увеличивает риск пороков развития плода.
Диагностика и лечение
Диагноз краснухи, как правило, ставится, если у ребёнка был контакт с больным краснухой, он не привит, отмечается характерная кожная сыпь, увеличение лимфатических узлов, другие симптомы.
Диагноз подтверждается с помощью анализа крови из вены на противовирусные антитела, который проводится на 1-3-й день болезни и спустя 7-10 дней. О краснухе свидетельствует увеличение антител в 4 раза и более.
Лечение обычно проводится в домашних условиях. В период высыпаний ребенку необходим постельный режим. Специальное лечение не назначают, иногда применяют симптоматические средства (лекарства, устраняющие симптомы заболевания).
При появлении осложнений необходима срочная госпитализация.
Прогноз заболевания в большинстве случаев благоприятный. Повторное заражение краснухой невозможно.
Профилактика
Для предотвращения распространения инфекции заболевших краснухой изолируют в течение 5 дней с момента появления сыпи. В отношении общавшихся с ними лиц никаких ограничительных мероприятий не предусмотрено, карантин на группы детских учреждений не накладывают. Важно предотвратить контакт больного ребёнка с беременными женщинами.
Вакцинация от краснухи входит в календарь прививок. В России наиболее часто применяется тривакцинакорь-краснуха-паротит. Вакцину вводят подкожно или внутримышечно в 12 -15 месяцев и повторно в 6 лет. Специфический иммунитет развивается через 15-20 дней почти у 100% привитых и сохраняется более 20 лет.
Зуд кожи головы или шеи: условия, методы лечения и изображения
Зуд кожи головы — очень распространенное явление, особенно у взрослых, и может быть вызвано или не вызвано каким-либо заболеванием. Если зуд кожи головы или несколько чешуек сухой кожи не видны абсолютно ничего, возможно, у вас легкий случай перхоти.
Перхоть (себорейный дерматит) является наиболее частой причиной зудящей сыпи на коже головы у взрослых и, как правило, поражает всю кожу головы; псориаз — еще одна частая причина зуда кожи головы, который часто обнаруживается только на задней стороне кожи головы.Оба состояния, перхоть и псориаз кожи головы, имеют пятна покраснения и шелушения, а также могут влиять на область ушей. У людей с псориазом могут быть поражены и другие участки тела, обычно локти и колени.
Воспаление или бактериальная инфекция отверстия для волос (фолликула) вызывает фолликулит с одним или несколькими прыщами или струпьями на коже головы или в области бороды; псевдофолликулит, также известный как «бритвенные шишки», обычно обнаруживается в области бороды и шеи; и acne keloidalis nuchae, широко известные как «волосяные бугорки», находятся на задней части волосистой части головы.И псевдофолликулит barbae, и acne keloidalis nuchae чаще всего встречаются у чернокожих мужчин. Фолликулит, вызванный бактериальной инфекцией, может быть связан с небольшими язвочками или прыщами в ноздрях или других частях тела.
К инфекционным заболеваниям кожи, вызывающим зуд кожи головы и шеи, относятся головные вши (педикулез головного мозга) и стригущий лишай кожи головы (опоясывающий лишай головы), которые чаще всего наблюдаются у детей. Головных вшей часто трудно увидеть, но можно заметить, что их яйца (гниды) прилипают к стержню волоса, обычно в области за ушами или задней части шеи.Стригущий лишай кожи головы (вызываемый несколькими типами грибов) может проявляться несколькими способами, в зависимости от типа грибка и реакции иммунной системы инфицированного человека. Иногда видна только лысина из обломанных волос, а иногда — красные прыщики или чешуйчатые пятна. Редко могут быть большие участки гноя, отек и облысение.
Щелкните любое из изображений ниже, чтобы узнать больше об условиях, связанных с зудом кожи головы.
Себорея: что это такое и как ее лечить
Обратите внимание: Эта информация была актуальной на момент публикации.Но медицинская информация постоянно меняется, и некоторая информация, приведенная здесь, может быть устаревшей. Для получения регулярно обновляемой информации по различным темам, связанным со здоровьем, посетите familydoctor.org, веб-сайт AAFP по обучению пациентов.
Информация от семейного врача
Что такое себорея?
Себорея (скажем: seb-uh-ree-uh) — распространенная проблема кожи. Это вызывает красную зудящую сыпь и белые чешуйки. Когда это поражает кожу головы, это называется «перхоть».Это также может быть на некоторых частях лица, включая складки вокруг носа и за ушами, на лбу, а также на бровях и веках. На теле себорея часто возникает в средней части груди, вокруг пупка и в складках кожи под рукой, под грудью, в области паха и ягодиц.
Кто болеет себореей?
Младенцы могут заболеть себореей. Это известно как «колыбель». Колпачок уходит примерно через 6 месяцев. Это также может повлиять на область подгузника и выглядеть как сыпь от подгузника.
Себорея также поражает взрослых и пожилых людей и чаще встречается у мужчин, чем у женщин. Себорея чаще возникает у людей с жирной кожей. Это также часто встречается у пациентов с болезнью Паркинсона или СПИДом.
Что вызывает себорейный дерматит?
Причина себорейного дерматита до конца не выяснена. Вероятно, причиной этого может быть ряд факторов, таких как гормоны и стресс. Важную роль играет дрожжеподобный организм.
Как лечится себорейный дерматит?
Лечение поможет контролировать себорею.Важно поддерживать свое тело в чистоте.
Шампунь от перхоти
Если у вас перхоть, используйте лечебные шампуни (см. Рамку ниже).
При использовании шампуня от перхоти сначала намочите волосы. Вотрите немного шампуня в кожу головы и волосы. Оставьте шампунь на коже головы и волосах минимум на 5 минут. Затем смойте. Используйте шампунь от перхоти каждый день, пока перхоть не исчезнет. Затем используйте лечебный шампунь 2 или 3 раза в неделю, чтобы предотвратить появление перхоти. Наличие перхоти не означает, что ваша кожа головы слишком сухая! Перхоть возникает из-за того, что нужно чаще мыть голову.
Для темнокожих людей ежедневное мытье шампунем может не понадобиться. Спросите своего врача о специальном стероидном препарате в масле, который можно наносить на кожу головы как помаду. Или вы можете использовать шампунь, содержащий стероиды.
Лечебные шампуни
DHS Tar
Neutrogena T / Gel
Polytar
Tegrin Medicated
Denorex
DH- 33 Danex
Sebulon
Голова и плечи
Selsun Blue
Selsun
Exsel
X-Seb T
X-Seb T
56
56 9005 Колпачок для колыбели
Колпачок для младенцев также поправляется при ежедневном мытье шампунем.Сначала попробуйте мягкий детский шампунь без лекарств. Если это не помогло, попробуйте шампунь от перхоти. Если пластырь на колпачке большой и толстый, сначала попробуйте размягчить его, натерев теплым минеральным маслом. Далее аккуратно расчешите щеткой для волос. Тогда воспользуйтесь шампунем.
Себорея на лице и теле
Себорея на лице и теле проходит лучше, если мыть его каждый день водой с мылом. Также помогают отдых и упражнения, особенно на свежем воздухе. Солнечный свет, кажется, останавливает рост дрожжевых организмов, которые вызывают воспаление пораженных участков.Не забывайте пользоваться солнцезащитным кремом! Если у вас есть себорея вокруг бороды и усов, проблема часто исчезнет, если вы побреете волосы.
Другие виды лечения
Лечебные шампуни (наносимые в виде лосьона на лицо и тело), препараты серы, препараты кортикостероидов местного действия, а также противогрибковые препараты местного действия также используются для борьбы с этой проблемой. Обратитесь к врачу за советом, так как некоторые из этих препаратов имеют побочные эффекты и требуют рецепта.
Есть ли лекарство от себореи?
Если у вас себорея из-за основной болезни, себорея может исчезнуть после лечения этой болезни.Однако для большинства людей себорея — это пожизненная проблема, которую можно контролировать, соблюдая правила гигиены и используя правильные препараты.
Крапивница Причины, изображение и лечение
Крапивница, также известная как крапивница, представляет собой внезапно появляющуюся вспышку бледно-красных шишек или рубцов на коже. Отек, который часто сопровождает крапивницу, называется ангионевротическим отеком.
Аллергические реакции, химические вещества в определенных продуктах питания, укусы насекомых, солнечный свет и лекарства могут вызывать крапивницу.Часто невозможно точно выяснить, почему образовались ульи.
Что вызывает крапивницу?
Существует несколько типов крапивницы, в том числе:
Острая крапивница. Это крапивница, которая сохраняется менее 6 недель. Наиболее частые причины — еда, лекарства и инфекции. Укусы насекомых и болезни также могут быть причиной.
Наиболее распространенными продуктами, вызывающими крапивницу, являются орехи, шоколад, рыба, помидоры, яйца, свежие ягоды и молоко. Свежие продукты вызывают крапивницу чаще, чем приготовленные.Также могут быть виноваты некоторые пищевые добавки и консерванты.
Лекарства, которые могут вызвать крапивницу, включают аспирин и другие нестероидные противовоспалительные препараты, такие как ибупрофен, препараты от высокого кровяного давления (особенно ингибиторы АПФ) или болеутоляющие, такие как кодеин.
Хроническая крапивница. Это крапивница, которая сохраняется более 6 недель. Причину обычно труднее определить, чем причину острой крапивницы. У большинства людей с хронической крапивницей причину найти невозможно.Однако в некоторых случаях причиной может быть заболевание щитовидной железы, гепатит, инфекция или рак.
Хроническая крапивница может также поражать такие органы, как легкие, мышцы и желудочно-кишечный тракт. Симптомы включают одышку, болезненность мышц, рвоту г и диарею.
Физическая крапивница. Эти ульи вызываются чем-то, что стимулирует кожу, например холодом, жарой, воздействием солнца, вибрацией, давлением, потоотделением или физическими упражнениями. Крапивница обычно возникает прямо там, где была раздражена кожа, и редко появляется где-либо еще.Большинство ульев появляются в течение 1 часа.
Дерматографизм. Это распространенная форма физической крапивницы, при которой крапивница образуется после сильного поглаживания или царапания кожи. Эти ульи также могут возникать вместе с другими формами крапивницы.
Связь с контактным дерматитом
Контактный дерматит — это болезненная или зудящая сыпь, которая появляется после того, как ваша кожа соприкасается с чем-то, на что у вас аллергия (аллергический контактный дерматит) или иным образом вызывает раздражение вашей кожи (раздражающий контактный дерматит).Это не то же самое, что ульи. Но иногда у людей с контактным дерматитом появляется крапивница после контакта с аллергеном.
Как диагностируют крапивницу?
Вашему врачу нужно будет задать много вопросов, чтобы попытаться найти возможную причину крапивницы. Поскольку не существует специальных тестов на крапивницу или связанный с ней отек Квинке, тестирование будет зависеть от вашей истории болезни и тщательного осмотра вашим врачом.
Ваш врач может провести кожные пробы, чтобы выяснить, на что у вас аллергия.Или они могут сделать анализ вашей крови, чтобы узнать, не заболели ли вы.
Как лечат ульи?
Лучшее лечение крапивницы — это найти и удалить спусковой крючок, но это непростая задача. Ваш врач обычно назначает антигистаминные препараты для облегчения симптомов. Антигистаминные препараты работают лучше всего, если их принимать регулярно, чтобы предотвратить образование ульев.
Хроническую крапивницу можно лечить антигистаминными препаратами или комбинацией лекарств. Когда антигистаминные препараты не приносят облегчения, могут быть назначены пероральные стероиды.Биологический препарат омализумаб (Xolair) также одобрен для лечения хронической крапивницы у людей в возрасте от 12 лет.
При сильной крапивнице может потребоваться инъекция адреналина или лекарства кортизона.
Как управлять ульями?
Пока вы ждете исчезновения крапивницы и опухоли, вот несколько советов:
- Приложите прохладные компрессы или влажные салфетки к пораженным участкам.
- Попробуйте работать и спать в прохладной комнате.
- Носите свободную легкую одежду.
Когда мне следует звонить врачу по поводу крапивницы?
Если у вас крапивница с одним из следующих симптомов, немедленно обратитесь к врачу:
- Головокружение
- Свистящее дыхание
- Затрудненное дыхание
- Стеснение в груди
- Отек языка, губ или лица
Диагностика высыпаний на коже головы | DermNet NZ
Автор: Hon A / Prof Amanda Oakley, дерматолог, Гамильтон, Новая Зеландия, февраль 2016 г.
Введение
Пациенты могут иметь кожные проблемы, которые, по их мнению, ограничиваются кожей головы. Полный медицинский и сфокусированный кожный анамнез должен сопровождаться кратким осмотром соответствующих участков.
Наиболее частые симптомы кожи головы:
- Зуд
- Болезненность
- Шкала / отслаивание
- Пустулы / язвочки
Зуд может быть связан с большинством кожных заболеваний волосистой части головы. Болезненность реже.
Хронические чешуйчатые заболевания кожи головы
Питириоз амиантатический
Питириаз безумный:
- Очень толстая асбестоподобная чешуя
- Чешуя очень плотно прилегает к стержням волос
- Последующий диагноз обычно себорейный дерматит или псориаз
Отрубевидный лишай
Tinea capitis
Tinea capitis:
- Неровные чешуйчатые бляшки с выпадением волос, изъеденным молью
- Может иметь воспалительный абсцессоподобный керион
- Волосы легко извлекаются
- Положительные результаты микроскопии и посева соскобов и удаленных волос
- Иногда флуоресценция при исследовании с помощью света Вуда
Опоясывающий лишай головы
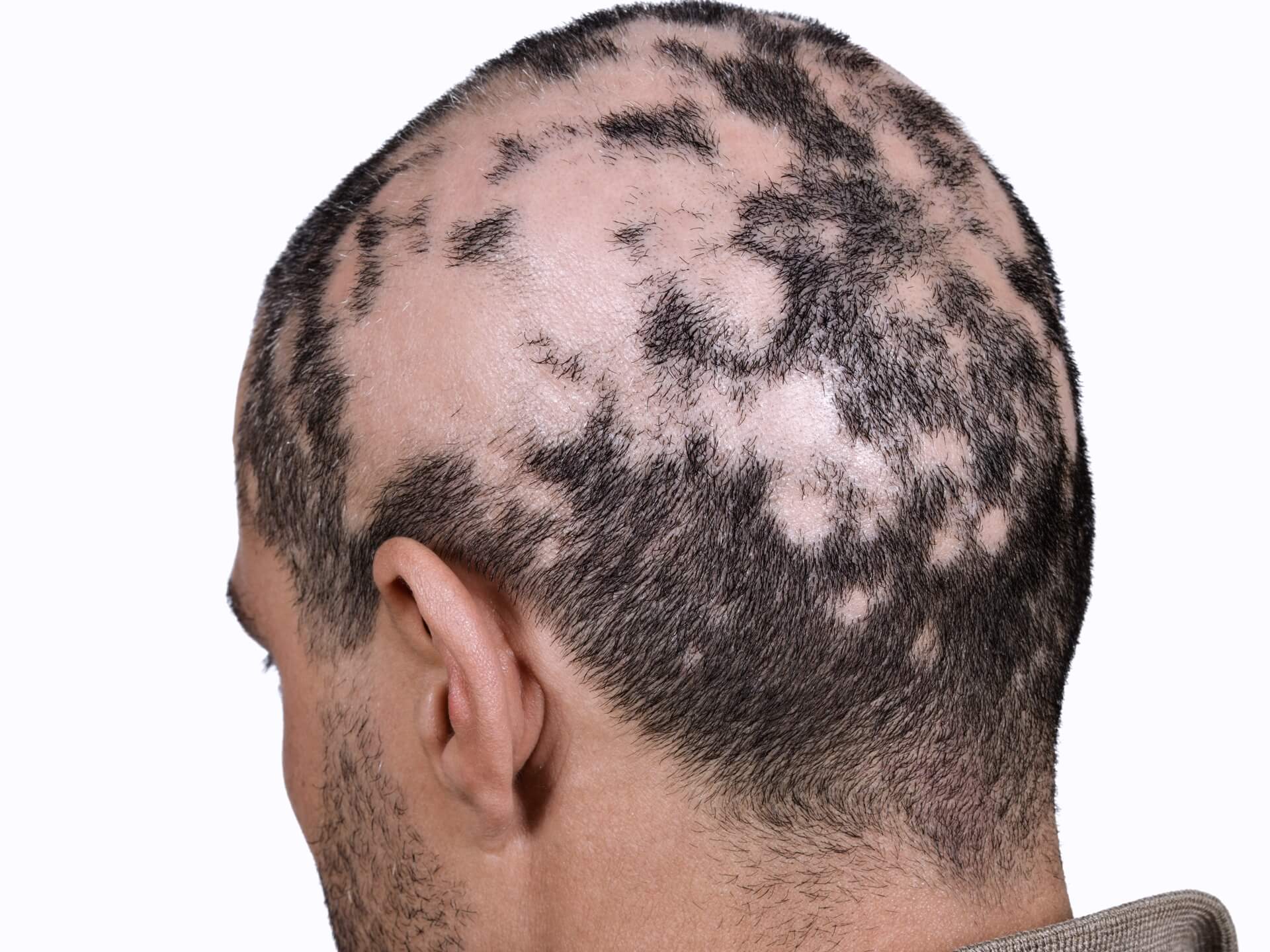
Псориаз
Псориаз кожи головы:
- Любой возраст, старше 15 лет
- Может быть локализованным или диффузным
- Может выделяться на кожу головы или поражать другие участки тела
- Проверить уши, локти, колени, ногти
- Ограниченные эритематозные чешуйчатые бляшки
- Крупная, обычно белая шкала
- Плохой ответ на местную терапию (различные шампуни, кальципотриол, сильнодействующие стероиды для местного применения)
- Выпадение волос встречается редко, но когда оно возникает, из чешуйчатых бляшек можно извлечь распущенные стержни волос
Псориаз кожи головы
Себорейный дерматит
Себорейный дерматит:
- Младенцы и старше 13 лет
- Может быть локализованным или диффузным
- Может выделяться на кожу головы или поражать другие участки тела
- Проверить уши, брови, носогубные складки
- Тонкие чешуйчатые бляшки лососево-розового цвета, иногда кольцевидные
- Мелкие чешуйки желтого или белого цвета
- Хороший, временный ответ на местную терапию (шампунь с кетоконазолом, мягкий местный стероид)
- Выпадение волос встречается нечасто, но когда оно возникает, распущенные стержни волос могут быть извлечены из вторично инфицированных илистых бляшек
Себорейный дерматит волосистой части головы
Атопический дерматит
Атопический дерматит:
- Любой возраст, особенно дети
- У младенцев может частично совпадать с себорейным дерматитом
- Обычно диффузный и очень зудящий
- Включает другие участки тела
- Сыпь на коже черепа, редко выраженная
- Проверить сгибы локтя, подколенные ямки, веки
- Нечеткие эритематозные пузыри или сухие бляшки
- Лихенификация
- Сухость, а не рыхлая накипь
- Хороший ответ на правильно применяемую местную терапию (сильнодействующие стероиды для местного применения)
- Редкое выпадение волос
Атопический дерматит волосистой части головы
Дискоидная красная волчанка
Дискоидная красная волчанка:
- Локализованные эритематозные, чешуйчатые и безволосые, покрытые рубцами бляшки; часто несколько
- Может выделяться на кожу головы или поражать другие участки тела
- Проверить нос, щеки, ушные раковины
- Планопиларисный лишай
- Локализованные, иногда эритематозные залысины
- Перифолликулярная чешуя
- Одинокие волосы
Дискоидная красная волчанка волосистой части головы
Хронические пустулы и эрозии
Головные вши
Головные вши:
- Обычно, но не всегда, маленькие дети
- Ищите вшей на затылке и за ушами
- Гниды представляют собой прилипшие белые зерна на стержнях волос
- Красно-коричневые пятна на коже возникают из-за переваренной крови.
- Раздражение, вырванные волосы
Головные вши
Герпетиформный дерматит
Герпетиформный дерматит:
- Распространенная локализация кожи головы, а также плеч, ягодиц, локтей, коленей
- Сильно зудящие одиночные или множественные волдыри, редко встречающиеся в виде царапин
Фолликулит кожи головы
Фолликулит кожи головы:
- Зудящие или болезненные фолликулярные пустулы и царапины на эрозиях
- Нет выпадения волос
- Плохой ответ на местные стероиды
- Может улучшиться при длительном пероральном приеме тетрациклина
Фолликулит кожи головы
Folliculitis keloidalis nuchae
Folliculitis keloidalis nuchae:
- Самцы с темными жесткими волосами
- Затылочный скальп
- Несколько пустул
- Твердые фолликулярные папулы
- Более крупные келоидные рубцы с редкими волосками
Келоидальный фолликулит нухэ
Decalvans фолликулит
Folliculitis decalvans:
- Зудящие или болезненные фолликулярные пустулы, перифолликулярные корки
- Залысины неправильной формы, покрытые шрамами; обычно одинокий
- Может улучшиться при длительном пероральном приеме тетрациклина
Декальваны фолликулита
Рассекающий целлюлит
Рассекающий целлюлит:
- Также известен как перифолликулит головного мозга абсцеденс и суффодиенс
- Связано с конглобатными угрями, гнойным гидраденитом
- Корки, воспалительные узелки, большие колеблющиеся кисты с выпадением волос
Расслаивающий целлюлит
Эрозивный пустулезный дерматоз
Эрозивный пустулезный дерматоз:
- Пожилые люди, поврежденные солнцем, лысые или очень тонкие волосы
- Одно или несколько образований зеленоватого гноя
- Могут быть лежащие в основе кератотические бляшки
- Возникают при актиническом кератозе или плоскоклеточном раке
Эрозивный пустулезный дерматоз
Сыпь на лбу
Сыпь на лбу может быть вызвана самыми разными заболеваниями, расстройствами и состояниями, включая инфекции, воспаления, аллергические реакции и аутоиммунные процессы.Внезапная или острая сыпь на лбу может быть вызвана аллергической реакцией или чувствительностью к определенному веществу, например, увлажняющему крему для лица, продуктам питания или лекарствам.
Хроническая или длительная сыпь на лбу может быть вызвана такими состояниями, как угри, или воспалительным заболеванием, например розацеа. Розацеа характеризуется покраснением и покраснением лица, а также выпуклостями, которые могут напоминать прыщи. Причина розацеа неизвестна.
Сыпь на лбу у младенцев может быть вызвана застрявшими отмершими клетками кожи (милиами) или детскими прыщами, хотя возможны и другие причины.Сыпь на лбу у детей может быть признаком множества различных состояний, включая экзему, аллергию и вирусные заболевания.
Во всех возрастных группах более серьезные причины сыпи на лбу включают тяжелую аллергическую реакцию, называемую анафилаксией (сужение дыхательных путей), бактериальный менингит и целлюлит (инвазивная кожная инфекция, которая может быть вызвана стрептококковыми или стафилококковыми бактериями).
Инфекционные причины высыпаний на лбу
Сыпь на лбу может быть вызвана инфекцией, в том числе:
- Бактериальная инфекция, например инфекция, вызванная стрептококковыми или стафилококковыми бактериями
Причины аллергической сыпи на лбу
Сыпь на лбу может быть вызвана аллергической реакцией, в том числе:
Аутоиммунные и воспалительные причины высыпания на лбу
Сыпь на лбу может быть вызвана аутоиммунным или воспалительным заболеванием, включая:
Угри
Детские прыщи (воспаление кожи, вызванное материнскими гормонами)
Перхоть (себорейный дерматит, который может поражать лицо и шею, а также кожу головы)
Розацеа (хроническое воспалительное заболевание кожи)
Системная красная волчанка, или волчанка (заболевание, при котором организм атакует собственные здоровые клетки и ткани)
Другие причины высыпаний на лбу
Сыпь на лбу может также сопровождать следующие состояния:
Беспокойство или стресс
Токсическая эритема (доброкачественное доброкачественное состояние кожи, часто встречающееся у новорожденных)
Тепловая сыпь
Злоупотребление метамфетамином
Милии (крошечные белые бугорки мертвых клеток кожи и другого мусора)
Причины появления сыпи на лбу, опасные для жизни
В некоторых случаях сыпь на лбу может сопровождать серьезное или опасное для жизни состояние, которое следует немедленно обследовать в условиях неотложной помощи.К серьезным или опасным для жизни состояниям относятся:
Аллергическая пурпура (аутоиммунное нарушение свертываемости крови)
Анафилаксия (опасная для жизни аллергическая реакция)
Многоформная эритема (тип аллергической реакции)
Менингит (инфекция или воспаление мешка вокруг головного и спинного мозга)
Токсический эпидермальный некролиз (потеря кожи и слизистых оболочек из-за тяжелой лекарственной реакции)
Вопросы по диагностике причины высыпания на лбу
Чтобы диагностировать основную причину сыпи на лбу, ваш врач или лицензированный поставщик медицинских услуг задаст вам несколько вопросов о ваших симптомах.Полные ответы на эти вопросы помогут вашему врачу диагностировать причину сыпи на лбу:
- Когда появилась у вас сыпь?
- Распространяется ли сыпь на другие участки или влияет на них?
- Была ли у вас раньше сыпь?
- Есть ли у вас другие симптомы?
- Вы носите головной убор для работы или отдыха?
- Были ли вы в последнее время в контакте с какими-либо необычными веществами или средами, например, с воздействием химикатов или необычных растений, принимали новые лекарства или добавки или путешествовали за границу?
- Каков ваш медицинский и стоматологический анамнез? Есть ли у вас какие-либо заболевания или состояния?
- Какие лекарства, отпускаемые по рецепту, без рецепта, диетические добавки или растительные продукты вы принимаете?
Каковы возможные осложнения сыпи на лбу?
В некоторых случаях сыпь на лбу может привести к осложнениям, особенно при сильном зуде и расчесывании, которые приводят к разрушению кожи.Расчесывание может привести к проникновению бактерий или грибков в слои кожи, что приведет к инфекциям. Осложнения включают:
Могут возникнуть серьезные осложнения, вызванные первопричиной сыпи на лбу, например корь или менингит. Вы можете наилучшим образом снизить риск осложнений сыпи на лбу и ее основных причин, следуя плану лечения, который вы и ваш лечащий врач разработали специально для вас.
Себорейный дерматит | Университет здравоохранения Лома Линда
Себорейный дерматит
Что такое себорейный дерматит?
Себорейный дерматит — распространенный тип сыпи.Это вызывает красный цвет, чешуйчатая, жирная кожа. Это происходит на коже с сальными железами, например на лице, волосистой части головы и т. Д. уши, спина и верхняя часть груди. Распространенным типом себорейного дерматита кожи головы является перхоть. Это имеет тенденцию длиться долго или проходит и возвращается. Это часто делается хуже от холода, гормональных изменений и стресса. Себорейного дерматита нет передается от человека к человеку.
Как сказать
seh-boh-REE-ihk der-mah-TI-tihs
Что вызывает себорейный дерматит?
Причина пока не известна.Частично это может быть вызвано реакция на тип дрожжей, которые растут на коже, наряду с дополнительным выделением масла. Эксперты все еще узнают больше. Себорейный дерматит может передаваться по наследству.
Кто подвержен риску развития себорейного дерматита?
Чаще встречается в:
- Мужчины
- Люди с жирной кожей или волосами
- Люди с ВИЧ / СПИДом, болезнью Паркинсона, алкоголики панкреатит, гепатит или рак
Каковы симптомы себорейного дерматита?
Симптомы могут проявляться у каждого человека по-разному.Они могут включать кожу, которая:
- Бугристый
- Покрытые чешуей (перхоть на коже головы, бровях, лице волосы)
- Покрыты желтыми чешуйками или корками
- Треснувший
- жирный
- Зуд
- Утечка жидкости
- Болезненный
- Красный или оранжевый
Эти симптомы могут возникать на коже:
- Вокруг носа
- За ушами
- В бороду
- В бровях
- На коже головы, также известная как перхоть
- На верхней части груди
Симптомы себорейного дерматита могут быть такими же, как у других заболеваний. условия.Обязательно обратитесь к врачу для постановки диагноза.
Как диагностируется себорейный дерматит?
Ваш лечащий врач спросит о ваших симптомах и состоянии здоровья. история. Они также могут спросить об истории болезни вашей семьи. Они дадут вам а физический осмотр. Медицинский осмотр будет включать в себя тщательный осмотр вашей сыпи. Ваш Врач может сделать биопсию, но обычно в этом нет необходимости.
Как лечится себорейный дерматит?
Лечение будет зависеть от ваших симптомов, вашего возраста и общего состояния здоровья. здоровье. Это также будет зависеть от степени тяжести состояния.
Лечение может уменьшить симптомы. Процедуры часто включают:
- Противогрибковый шампунь, гель для душа или кремовый цвет. Они содержат такие лекарства, как кетоконазол, флуконазол, сульфид селена, или циклопирокс.
- Крем с кортикостероидами или мазь. Они содержат лекарства, такие как гидрокортизон или флуоцинолона ацетонид.
- Крем с ингибитором кальциневрина или мазь. Они содержат лекарства, такие как пимекролимус или такролимус.
- Шампунь или крем с другими лекарства. Они содержат лекарства, такие как каменноугольный деготь, салициловая кислота или пиритион цинка.
- Кремы с сульфацетамидом натрия и моет. Они также могут помочь уменьшить симптомы.
Обсудите со своими поставщиками медицинских услуг риски, преимущества и возможные побочные эффекты всех лекарств.
Что я могу сделать, чтобы предотвратить себорейный дерматит?
Исследователи не знают, как предотвратить себорейный дерматит.
Как лечить себорейный дерматит
Себорейный дерматит — хроническое заболевание. Это может пойти прочь, а затем вернись. Скорее всего, вам понадобится шампунь, крем или мазь. с лекарством один или два раза в неделю. Это может помочь предотвратить возвращение симптомов. или становится хуже. Осторожно вымойте кожу. Убрать чешуйки можно маслом и нежным растирание или кисть.
Когда мне следует позвонить своему врачу?
Позвоните поставщику медицинских услуг, если у вас есть:
- Серьезные толстые чешуйки на коже головы
- Симптомы, которые не проходят или не ухудшаются
- Новые симптомы
Основные сведения о себорейном дерматите
- Себорейный дерматит — распространенный тип сыпи.Это вызывает красная, чешуйчатая, жирная кожа. Это происходит на коже с сальными железами, такими как лицо, кожу головы и верхнюю часть груди.
- Это имеет тенденцию длиться долго или уходить и возвращаться. Это часто ухудшается из-за холода, гормональных изменений и стресса.
- Симптомы могут включать неровную, чешуйчатую, жирную и зудящий.
- Лечение, такое как шампунь, гель для душа и лосьон. может уменьшить симптомы.
- Себорейный дерматит — постоянное (хроническое) заболевание. Это может уйти, а потом вернуться. Скорее всего, вам понадобится шампунь, крем или мазь с лекарством один-два раза в неделю.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения вашего врача провайдер:
- Знайте причину вашего визита и то, что вы хотите случаться.
- Перед визитом запишите желаемые вопросы ответил.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и помните, что вам говорит ваш провайдер.
- При посещении запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции в свой провайдер дает вам.
- Узнайте, почему прописано новое лекарство или лечение и как это поможет вам. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и какие результаты могут означать.
- Знайте, чего ожидать, если вы не примете лекарство или тест или процедура.
- Если у вас назначена контрольная встреча, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться со своим поставщиком медицинских услуг, если у вас вопросов.
Сыпь у детей: когда мне беспокоиться?
Сыпь в детстве — обычное дело, но это не значит, что она не меньше пугает вас как родителей. Хотя большинство высыпаний проходят сами по себе, вы можете не быть в этом уверены, особенно если сыпь у вашего ребенка сопровождается лихорадкой или другими симптомами.
«Сыпь может быть вызвана или связана с различными состояниями, от легких состояний, таких как тепловая сыпь, до серьезных состояний, таких как менингит», — сказал Нурул Хариади, доктор медицинских наук, специалист по детским инфекционным заболеваниям в Banner Health Center. «По этой причине важно знать, что должно побудить вашего ребенка позвонить врачу или посетить скорую помощь».
Хорошее практическое правило: местная сыпь, скорее всего, вызвана контактом с кожей, воздействием определенных материалов или веществ, а иногда и микробов, например, опрелостей или укусов насекомых.Широко распространенная сыпь обычно связана с причиной, поражающей все тело, например с корью.
Поскольку многие заболевания вызывают сыпь, мы составили список из восьми наиболее распространенных из них, которые встречаются у детей, признаков и симптомов, которые должны побудить вашего ребенка к врачу или в скорую помощь, а также наглядное руководство, которое нужно всегда иметь под рукой. ссылка.
8 распространенных типов детской сыпи
Розеола
Розеола — одна из самых распространенных вирусных инфекций среди детей от 6 месяцев до 3 лет.Он начинается с лихорадки в течение 2–3 дней, а после ее исчезновения появляется сыпь. Как только появляется сыпь, ваш ребенок обычно здоров и не требует лечения.
Пятая болезнь
Пятая болезнь, часто называемая болезнью пощечины, является распространенной детской инфекцией, вызываемой парвовирусом. Симптомы обычно легкие и включают лихорадку, расстройство желудка, головную боль и сыпь, похожую на удары по щекам. После этого может появиться кружевная сыпь на животе, ногах или руках.Дети старшего возраста или взрослые могут испытывать боли в суставах. Вирус проходит сам по себе, но вашему ребенку может потребоваться обезболивающее для лечения симптомов.
Болезни рук, ног и рта
Заболевание рук, ящура и рта вызывается группой вирусов, называемых энтеровирусами, и является самоизлечивающимся заболеванием, что означает, что оно проходит без специальных лекарств. Он распространяется через слюну, слизь из носа или жидкость из пузыря. Он вызывает появление крошечных шишек, волдырей или язв на руках, ногах, в области подгузников и во рту.Это также может быть связано с жаром и болью в горле. Если ваш ребенок может принимать и удерживать жидкость и активен, вы можете понаблюдать за ним дома после обсуждения этого вопроса с врачом или медсестрой.
Импетиго
Импетиго — одна из наиболее распространенных поверхностных бактериальных кожных инфекций у детей. Обычно это проявляется в виде красных бугорков на лице, на которых при лопании образуются корки медового цвета. В зависимости от степени тяжести может потребоваться нанесение антибиотика на кожу или прием внутрь.
MRSA
Кожная инфекцияMRSA вызывается стафилококковыми бактериями Staphylococcus aureus , которые, к сожалению, вызывают инфекции, которые плохо поддаются лечению антибиотиками, которые лечат менее устойчивые S. aureus . Поэтому вашему ребенку может потребоваться другой антибиотик. Могут образовываться рецидивирующие фурункулы, которые могут потребовать разреза и дренирования. Врачу вашего ребенка может потребоваться отправить гной в лабораторию для проверки на MRSA.
Стригущий лишай
Стригущий лишай, или дерматофития, является одним из наиболее распространенных грибковых инфекций кожи у детей.Он чешуйчатый, красный и зудящий, иногда может выглядеть как экзема. В зависимости от локализации (кожа, а не кожа головы или ногти) может потребоваться противогрибковое лекарство, которое наносят на кожу или принимают внутрь.
Скарлатина
Скарлатина, или скарлатина, — это бактериальная инфекция, которая развивается у некоторых детей с стрептококковой ангиной. Чаще всего встречается у детей от 5 до 15 лет. Симптомы включают грубую сыпь алого цвета, покрывающую большую часть тела и напоминающую наждачную бумагу, боль в горле и высокую температуру.Для лечения болезни назначают антибиотик.
Атопический дерматит
Атопический дерматит или экзема не является инфекционным заболеванием, это хроническое заболевание кожи. Это может быть от 5% до 20% детей, но многие перерастают его к позднему детству. В зависимости от возраста он может появляться на разных участках тела. Общие симптомы — красные, воспаленные и сухие, зудящие пятна на коже. Лечение будет зависеть от симптомов и возраста вашего ребенка.
Есть вопросы? Позвоните своему врачу
Если у вашего ребенка появилась необъяснимая сыпь, не стесняйтесь обращаться к врачу.Лучше поговорить с ними о сыпи (даже если она не окажется ничего серьезного), чем упустить симптомы серьезного заболевания.




 однако часто дают ложноположительный результат;
однако часто дают ложноположительный результат;