Описание видов медицинской помощи
Все мочеполовые свищи, сопровождающиеся выделением мочи из влагалища можно называть влагалищными, вагинальными, мочевыми свищами, однако в клинической практике необходимо четкая дифференцировка видов свищей в зависимости от вовлечения соседних органов.Оптимальные сроки пластики
К пластике приступают после полного выздоровления больной, обычно через 2-3 недель после предшествующей операции. В других случаях следует выждать не менее 3 месяцев, чтобы уменьшить признаки воспаления. При небольших свищах, диаметром менее 2-3 мм, применяют коагуляцию слизистой оболочки — вводят в свищевой ход электрод Багби со стороны влагалища или мочевого пузыря, на электрод подают ток минимальной силы, затем устанавливают уретральный катетер на 2-3 недель.
Пузырно-влагалищный свищ (свищ мочевого пузыря)
Среди мочеполовых свищей этот вид наиболее распространен. Основной диагностической процедурой, позволяющей поставить диагноз пузырно влагалищного свища, является инструментальный осмотр мочевого пузыря (цистоскопия) с помощью специального оптического прибора – цистоскопа.
 Результативность лечения больных с постлучевыми поражениями существенно ниже.
Результативность лечения больных с постлучевыми поражениями существенно ниже.Пузырно-маточные свищи
Причиной возникновения свищей этого вида является травма мочевого пузыря при выполнении кесарева сечения в нижнем маточном сегменте. Выполнение инструментального осмотра мочевого пузыря (цистоскопии) позволяет дифференцировать эндометриоз мочевого пузыря от свища. Доступ для закрытия этого вида фистул осуществляется сверху через мочевой пузырь или через брюшную полость.
Мочеточниково-влагалищный свищ
Чаще всего этот вид свища образуется после радикальных операций по поводу злокачественных поражений шейки и тела матки, при удалении (экстирпации) матки по поводу миомы больших размеров, в том числе через влагалище. Травма мочеточника также может возникнуть вследствие ожога при лапароскопических вмешательствах. Поражается, как правило, одна сторона, но нередки и двусторонние поражения. Основная роль в диагностике этого заболевания принадлежит катетеризации мочеточников (введение тонких катетеров через мочевой пузырь в устья мочеточников).
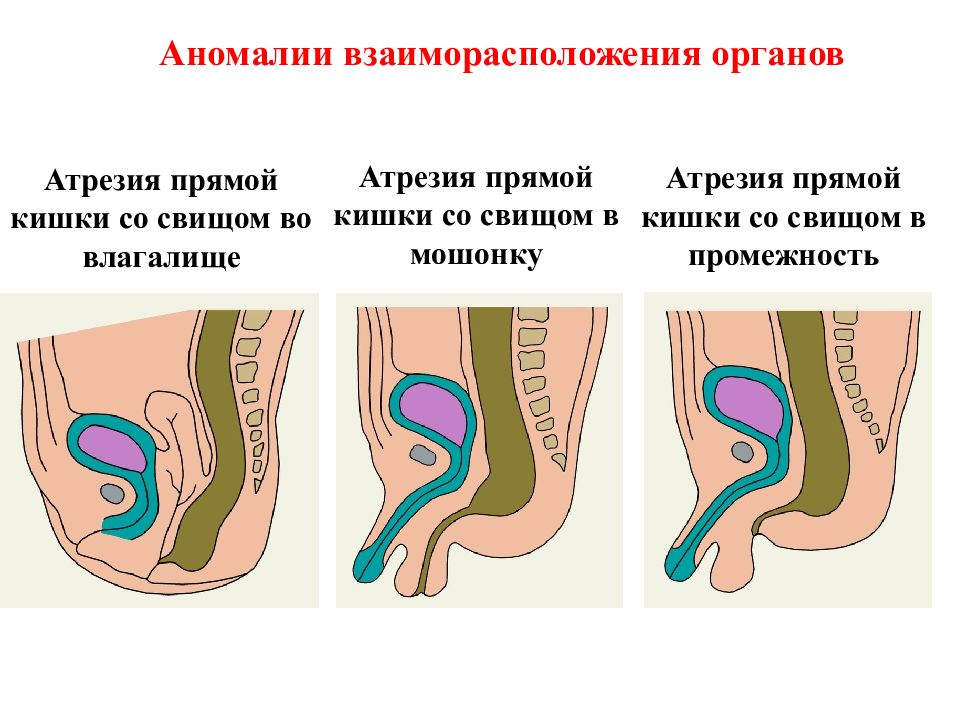
Уретральные (Уретро-влагалищные) свищи
Возникновение данного вида свищей обычно происходит в результате ранений мочеиспускательного канала при родоразрешающих или гинекологических операциях. Травма уретры возможна, например, при передней пластики влагалища (кольпоррафии), удалении различных кист влагалища, парауретральных кист или дивертикулов уретры, локализованных преимущественно в конечном отделе мочеиспускательного канала. При гинекологическом осмотре можно выявить свищевое отверстие. Оперативное лечение уретральных свищей почти всегда сопряжено с дефицитом тканей. Для закрытия дефекта используется собственная ткань мочеиспускательного канала или различные лоскуты из ткани влагалища. Послеоперационный период идентичен таковому после пластики пузырно-влагалищных свищей.
Мочеполовые свищи
Оглавление- Классификация мочеполовых свищей
- Диагностика
- Лечение больных с мочеполовыми свищами
- Лечение мочеточниково-влагалищных свищей
- Уретровлагалищные свищи
- Профилактика мочеполовых свищей
Мочеполовые свищи это наличие сообщения между органами мочевой и половой систем.
Пузырно-влагалищные и мочеточниково-влагалищные свищи, пожалуй, наиболее серьезные урологические осложнения гинекологических операций. В развивающихся странах (страны Африки и Юго-Восточной Азии) более часто встречаются акушерские свищи. По данным клиники Мейо среди более 300 операций по поводу мочеполовых свищей выполненных в середине 90-х годов прошлого столетия, 82 % фистул были связаны с выполненными ранее гинекологическими операциями, 8 % — с акушерскими вмешательствами, 6% — с лучевой терапией, 4 % — с травмами и ранениями.
Частота формирования мочеполовых свищей после гинекологических операций составляет 0,05-1,0 % (Dowling et. al., 1986, Schwatrz 1992, Andersen et. al., 1993). Большинство случаев развития мочеполовых свищей связано с радикальной экстирпацией матки.
I. По происхождению:
- акушерские;
- гинекологические.
II. По патогенетическому принципу:
- Травматические;
- Трофические;
- Онкологические.
III. По локализации:
1. Пузырные:
- пузырно-влагалищные;
- пузырно-маточные;
- пузырно-придатковые.
2. Мочеточниковые:
- мочеточниково-влагалищные;
- мочеточниково-маточные.
3. Уретральные: уретровлагалищные.
4. Комбинированные.
5. Сложные.
Клиника
Классическим проявлением нарушения целостности стенок мочевого пузыря и влагалища является непроизвольное выделение мочи из влагалища. Острое начало недержания мочи, возникшее сразу после «трудной» гистерэктомии должно настораживать в плане вероятного образования свища. У некоторых больных первым признаком пузырно-влагалищных свищей является появление крови в моче (гематурия).
Острое начало недержания мочи, возникшее сразу после «трудной» гистерэктомии должно настораживать в плане вероятного образования свища. У некоторых больных первым признаком пузырно-влагалищных свищей является появление крови в моче (гематурия).
У большинства больных наблюдается тотальное недержание мочи (лежа и стоя). Однако у части пациенток недержание мочи усиливается в положении стоя или во время какой-либо физической активности. Это может вводить врача в определенное заблуждение относительно наличия у таких больных стрессового недержания мочи. Формирующийся пузырно-влагалищный свищ не сопровождается какими-либо общими симптомами. В более позднем периоде больные могут жаловаться на боли в области мочевого пузыря и влагалища. У больных с мочеточниково-влагалищными свищами наряду с недержанием мочи могут отмечаться подъёмы температуры, боли в области почки на стороне фистулы, расстройства желудочно-кишечного тракта. Симптомы воспаления связаны с обструкцией мочеточника и пионефрозом, а также с наличием мочевого затека в зоны дефекта мочеточника.
Около 15% мочеполовых свищей не имеют клинических проявлений в первые 30 дней. Более того, в ряде случаев появление недержания мочи, связанное с мочеполовыми свищами может не проявляться несколько месяцев. Обычно это относится к постлучевым свищам. Для хирургических (не лучевых) свищей характерная потеря мочи может постепенно нарастать от нескольких прокладок в день до тотального недержания мочи (даже в положении лежа). Дизурия появляется при присоединении инфекции мочевых путей и образовании лигатурных камней в мочевом пузыре.
ДиагностикаВлагалищное исследование
После констатации факта непроизвольной потери мочи на основании жалоб больной и тщательной оценки анамнеза выполняется влагалищное исследование.
Рисунок 4.
При осмотре в зеркалах отмечается достаточно быстрое заполнение полости влагалища свободной жидкостью (мочой). В сомнительных случаях нужно помнить о возможности биохимического исследования влагалищного транссудата. Определяется уровень креатинина, полученной из влагалища жидкости и сравнивается с уровнем сывороточного креатинина. Если уровень креатинина во влагалищной жидкости значительно превышает сывороточный, это подтверждает наличие мочеполового свища и жидкость является мочой. Влагалищное исследование позволяет оценить размеры и локализацию свища, подвижность передней стенки влагалища, степень перифокального отека и воспаления слизистой влагалища. При свищах больших размеров диагностика не представляет затруднений на основании «осмотра в зеркалах». При свищах небольшого диаметра и незначительном подтекании мочи показано проведение «красящей» пробы. В мочевой пузырь вводят 200 мл физиологического раствора с добавлением одной ампулы — 5 мл 0,4% индигокармина. Влагалище по всей длине рыхло тампонируют, пациентку просят походить в течение 10-15 минут. Если окрашивается самый нижний тампон, то наиболее вероятный диагноз — стрессовое недержание мочи.
В сомнительных случаях нужно помнить о возможности биохимического исследования влагалищного транссудата. Определяется уровень креатинина, полученной из влагалища жидкости и сравнивается с уровнем сывороточного креатинина. Если уровень креатинина во влагалищной жидкости значительно превышает сывороточный, это подтверждает наличие мочеполового свища и жидкость является мочой. Влагалищное исследование позволяет оценить размеры и локализацию свища, подвижность передней стенки влагалища, степень перифокального отека и воспаления слизистой влагалища. При свищах больших размеров диагностика не представляет затруднений на основании «осмотра в зеркалах». При свищах небольшого диаметра и незначительном подтекании мочи показано проведение «красящей» пробы. В мочевой пузырь вводят 200 мл физиологического раствора с добавлением одной ампулы — 5 мл 0,4% индигокармина. Влагалище по всей длине рыхло тампонируют, пациентку просят походить в течение 10-15 минут. Если окрашивается самый нижний тампон, то наиболее вероятный диагноз — стрессовое недержание мочи.
Рисунок 5.
На рисунке 5. представлена проба с индигокармином и тампонированием влагалища.
Лабораторные исследования
Сопутствующая инфекция мочевых путей выявляется при микроскопии осадка мочи и посеве. Для оценки суммарной функции почек показано биохимическое исследование крови с определением уровня мочевины, креатинина, электролитов.
Внутривенная урография
Рентгенологическое исследование позволяет выявить обструкцию мочеточников и мочеточниково-влагалищные свищи. При комбинированных пузырно-мочеточниково-влагалищных свищах определяется «стаз» контраста в расширенном мочеточнике, гидронефроз или экстравазация контрастного препарата в области дистального отдела мочеточника.
Цистография
При наличии пузырно-влагалищного свища определяется «вытекание» контрастного препарата через свищ за пределы мочевого пузыря при его ретроградном заполнении.
Рисунок 6.
Рисунок 6. цистограмма — экстравазация контрастного раствора из мочевого пузыря во влагалище через пузырно-влагалищный свищ.
Не менее ценным методом обследования является контрастная вагинография (Кан Д.В., Годунов Б.Н. 1988). Во влагалище вводится катетер Фолея с большим объёмом баллона (ранее применялся обтуратор Годунова Б.Н.). Больной придают положение Тренделенбурга, вводя по катетеру 150-200 мл контрастного вещества, которое проникает через свищ в мочевой пузырь. Ретроградное заполнение мочеточника и полостной системы почки при вагинографии указывает на наличие мочеточниково-влагалищного свища
Цистоскопия
Цистоскопия позволяет определить расположение и количество свищей, их отношение к устьям мочеточников и треугольнику Льето, состояние тканей в окружности фистулы. Большинство пузырно-влагалищных свищей связанных с гистерэктомией локализуются сразу за межмочеточниковой складкой. Проводить цистоскопию нужно с предварительным тампонированием влагалища для предупреждения вытекания мочи. Отверстие свища представляется в виде кратерообразного втяжения с наличием складчатости. При свищах больших размеров во время цистоскопии виден тампон, введенный во влагалище.
Большинство пузырно-влагалищных свищей связанных с гистерэктомией локализуются сразу за межмочеточниковой складкой. Проводить цистоскопию нужно с предварительным тампонированием влагалища для предупреждения вытекания мочи. Отверстие свища представляется в виде кратерообразного втяжения с наличием складчатости. При свищах больших размеров во время цистоскопии виден тампон, введенный во влагалище.
Рисунок 7.
На рисунке 7. стрелкой указано свищевое отверстие.
Желательно выполнять цистоскопию у больных с мочеполовыми свищами под внутривенной анестезией.
Ретроградная уретеропиелография
Ретроградная уретеропиелография является наиболее точным методом выявления мочеточниково-влагалищных свищей. Ретроградная уретеропиелографию необходимо делать тогда, когда результаты внутривенной урографии сомнительны или локализация свища остается не определенной. В ряде случаев ретроградная уретеропиелография выполняется с обеих сторон для исключения двустороннего повреждения мочеточников.
Рисунок 8.
На рисунке 8. представлена ретроградная уретеропиелография. Стрелкой указана область повреждения правого мочеточника.
Запись на приём
Запишитесь на прием к гинекологу по телефону
8(812)952-99-95 или заполнив форму online — администратор свяжется с Вами для подтверждения записи
Консервативная терапия
Консервативные методы лечения пузырно-влагалищных свищей применяются при «точечных» до 3 мм в диаметре свищах. В мочевой пузырь устанавливается постоянный уретральный катетер Фолея № 12-14. Больным назначается строгий постельный режим. Во влагалище вводятся тампоны с синтомициновой эмульсией. Продолжительность консервативного лечения составляет 6-8 недель, однако только в редких случаях свищи закрываются самостоятельно. По мнению Кана Д.В. (1986), если в течение 10-12 суток не отмечается тенденции к заживлению свища, от консервативной терапии следует отказаться. В этих случаях уретральный катетер нужно удалить для того, чтобы добиться стихания признаков воспаления вокруг свищевого хода. В течение последующего периода рекомендуется подкисление мочи, а не антибактериальная профилактика, поскольку длительная антибактериальная терапия не предотвращает инфекцию мочевых путей, а только приводит к формированию устойчивых форм микроорганизмов. Назначение в этот период эстрогенотерапии (местно или per os) способствует тому, что ткани влагалища становятся более «мягкими и податливыми» что является необходимым условием для успешного хирургического лечения свищей. Гормональная терапия обязательна у женщин с атрофическим вагинитом и у больных в постменопаузе. Для лечения дерматита, связанного с постоянным выделением мочи, рекомендуются ванночки с перманганатом калия и цинковая паста. Необходимо удалить видимый шовный материал и лигатурные камни из области свища.
По мнению Кана Д.В. (1986), если в течение 10-12 суток не отмечается тенденции к заживлению свища, от консервативной терапии следует отказаться. В этих случаях уретральный катетер нужно удалить для того, чтобы добиться стихания признаков воспаления вокруг свищевого хода. В течение последующего периода рекомендуется подкисление мочи, а не антибактериальная профилактика, поскольку длительная антибактериальная терапия не предотвращает инфекцию мочевых путей, а только приводит к формированию устойчивых форм микроорганизмов. Назначение в этот период эстрогенотерапии (местно или per os) способствует тому, что ткани влагалища становятся более «мягкими и податливыми» что является необходимым условием для успешного хирургического лечения свищей. Гормональная терапия обязательна у женщин с атрофическим вагинитом и у больных в постменопаузе. Для лечения дерматита, связанного с постоянным выделением мочи, рекомендуются ванночки с перманганатом калия и цинковая паста. Необходимо удалить видимый шовный материал и лигатурные камни из области свища. При свищах, образовавшихся после лучевой терапии по поводу злокачественных новообразований, для исключения рецидива выполняется биопсия и гистологическое исследование краев свища.
При свищах, образовавшихся после лучевой терапии по поводу злокачественных новообразований, для исключения рецидива выполняется биопсия и гистологическое исследование краев свища.
Определение сроков хирургического закрытия свища.
Залог успешного закрытия свища — отсутствие воспаления тканей в окружности свища, когда демаркация некротических тканей и рубцевание завершены либо не начинались. Поэтому «хирургические» (не лучевые) повреждения мочевой системы могут быть корригированы сразу, при условии их выявления в течение 48-72 часов. Если свищ выявлен в более поздние сроки, необходимо выдержать временной интервал достаточный для того, чтобы признаки перифокального воспаления и отека прошли. Перед реконструктивной операцией свищ должен быть хорошо эпителизированным, стенка влагалища должна быть мягкой и податливой. У больных с рецидивными свищами, перенесших тазовую флегмону (осложнение мочевого затека) и у больных с постлучевыми свищами фистулопластика выполняется не ранее 6-8 месяцев после образования свища.
Хирургическое лечение пузырно-влагалищных свищей
Для успешного хирургического закрытия свища обязательно соблюдение основных правил. Принципы рациональной фистулопластики впервые сформулированы Sims J. (1952) и остаются справедливыми в современной реконструктивной хирургии мочеполовых свищей.
- Иссечение всей рубцово-измененной ткани
- «Расщепление» тканей в зоне фистулы на доступном протяжении, чтобы можно было бы без натяжения сопоставить края раны.
- Закрытие дефектов мочевого пузыря и влагалища швами в различных направлениях
Хирургический доступ для закрытия пузырно-влагалищного свища может быть осуществлен через влагалище, мочевой пузырь, брюшную полость или комбинированным методом. В настоящее время абдоминальный доступ всегда сопровождается вскрытием мочевого пузыря, поэтому в принципе можно говорить о двух доступах — влагалищном и абдоминальном или об их сочетании.
Подавляющее большинство пузырно-влагалищных свищей, в том числе и высоко расположенных, открывающихся в культе влагалища может быть устранено при влагалищном доступе. Влагалищный метод обеспечивает широкую мобилизацию краев свища без нанесения дополнительной травмы мочевому пузырю. Доступ через влагалище проще и безопаснее для пациентки, однако, каждый хирург, специализирующийся в области реконструктивной хирургии нижних мочевых путей должен владеть обоими доступами. Показаниями для абдоминального доступа закрытия пузырно-влагалищных свищей являются: (1) свищи большого диаметра, (2) свищи, непосредственно граничащие с устьями мочеточников, (3) высоко расположенный свищ в суженном влагалище, (4) комбинированные пузырно-мочеточниково-влагалищные свищи.
Влагалищный метод обеспечивает широкую мобилизацию краев свища без нанесения дополнительной травмы мочевому пузырю. Доступ через влагалище проще и безопаснее для пациентки, однако, каждый хирург, специализирующийся в области реконструктивной хирургии нижних мочевых путей должен владеть обоими доступами. Показаниями для абдоминального доступа закрытия пузырно-влагалищных свищей являются: (1) свищи большого диаметра, (2) свищи, непосредственно граничащие с устьями мочеточников, (3) высоко расположенный свищ в суженном влагалище, (4) комбинированные пузырно-мочеточниково-влагалищные свищи.
Комбинированный влагалищно-абдоминальный доступ применяется у пациенток с выраженными рубцовыми изменениями тканей, фиксированным свищом к симфизу или лонным костям, а также больных с постлучевыми свищами.
Основным правилом реконструктивной хирургии мочеполовых свищей является то, что первая операция имеет наилучшие шансы на эффективное закрытие свища. До операции необходимо получить информированное согласие пациентки, в котором обсуждаются ход и возможные осложнения хирургического лечения (повреждение мочеточников, прямой кишки, кровотечение во время операции, инфекционные осложнения, рецидив свища и вероятность того, что устранение свища окажется невозможным).
Техника операций по поводу пузырно-влагалищных свищей
Влагалищный доступ
Пациентка находится в положении для камнесечения. В мочевой пузырь вводится катетер Фолея. На этом этапе операции принимается решение и при необходимости выполняется троакарная цистостомия и катетеризация устьев мочеточников. Во влагалище вводится заднее зеркало и устанавливается самоудерживающий ретрактор.
На приведенном ниже рисунке представлен этап влагалищной фистулопластики (в мочевой пузырь установлен катетер Фолея, в правый мочеточник введен мочеточниковый катетер).
Рисунок 9.
После того, как свищевое отверстие четко идентифицировано слизистая влагалища прошивается 3-4 швами в окружности свища для необходимой тракции. С этой целью можно использовать также катетер Фолея (8-12) введенный в свищ со стороны влагалища с раздутым баллоном.
Рисунок 10.
Рисунок 10. Края свища прошиты 3 швами, обеспечивающими необходимые «подтягивание» и мобилизацию
Окаймляющим или другой формы разрезом иссекается свищ. Посредством острой и тупой диссекции передняя стенка влагалища отделяется от подлежащей фасции. Дефект мочевого пузыря закрывается абсорбируемым материалом (викрил 3/0) в вертикальном направлении. Пубоцервикальная фасция ушивается викрилом 3/0 в горизонтальном направлении. Избыток слизистой влагалища иссекается, и рана слизистой ушивается абсорбируемым материалом (викрил 2/0) без пересечения линии предыдущих швов. Во влагалище вводится тампон с бетадином.
Рисунок 11
Рисунок 11. Окончательный вид после ушивания слизистой влагалища.
При свищах больших размеров или когда имеются сомнения в отношении излишнего натяжения тканей при ушивании свища, может использоваться методика Martius. При этом из большой половой губы берется лоскут из жира и пучков бульбокавернозной мышцы на ножке с сохранением кровоснабжения за счет верхней срамной артерии. Формируется широкий туннель под слизистой влагалища между большой половой губой и зоной свища. Лоскут на ножке проводится в этом туннеле и фиксируется к краям фистулы. Слизистая влагалища ушивается над жировым лоскутом.
При этом из большой половой губы берется лоскут из жира и пучков бульбокавернозной мышцы на ножке с сохранением кровоснабжения за счет верхней срамной артерии. Формируется широкий туннель под слизистой влагалища между большой половой губой и зоной свища. Лоскут на ножке проводится в этом туннеле и фиксируется к краям фистулы. Слизистая влагалища ушивается над жировым лоскутом.
Рисунок 12.
Чрезбрюшинный доступ
Пациентка укладывается в модифицированную литотомическую позицию. В мочевой пузырь вводится катетер Фолея. Брюшная полость вскрывается нижнесрединным разрезом. При оментопластике (подведении сальника на питающей ножке к области свища) разрез передней брюшной стенки продолжается кверху или выполняется отдельный разрез.
Рисунок 13.
Рисунок 13. Схема операции закрытия пузырно-влагалищного свища абдоминальным доступом.
Обнажается пространство Дугласа. Мочевой пузырь мобилизуется и рассекается, начиная от дна по задней стенке на две половины. Идентифицируются устья мочеточников и свищевое отверстие. Устья мочеточников катетеризируются для предупреждения их повреждения.
Свищ иссекается, после чего становится возможным разделение стенок влагалища и мочевого пузыря. Лоскут сальника на питающей ножке подводится в малый таз без натяжения, дистальнее области свища. Влагалище ушивается абсорбируемыми швами (викрил 2/0). Мочевой пузырь ушивается 2-3 рядным швом с оставлением эпицистостомы. В отлогие места брюшной полости устанавливаются дренажные трубки для закрытой системы аспирации.
Рисунок 14
На рисунке 14. представлены этапы операции закрытия пузырно-влагалищного свища абдоминальным доступом.
Ведение больных в послеоперационном периоде
Внутривенное введение антибиотиков продолжается до тех пор, пока пациентка не сможет перейти на пероральный прием. Для уменьшения императивных позывов к мочеиспусканию назначаются антимускариновые препараты (детрузитол, спазмекс, дриптан). Дренажи из полости таза удаляются, когда объём отделяемого станет минимальным.
На 10-14 день выполняется цистограмма. При отсутствие экстравазации контрастного раствора эпицистостома удаляется. Уретральный катетер Фолея оставляется еще на 3-4 дня для заживления цистостомической раны. При наличие затеков контраста эпицистостома оставляется еще на 2 недели и цистограммы вновь повторяются.
Осложнения
Возможными осложнениями реконструктивной хирургии больших пузырно-влагалищных свищей является развитие пузырно-мочеточникового рефлюкса и de novo детрузорной нестабильности. При пузырно-мочеточниковом рефлюксе и гиперактивности мочевого пузыря требуется назначение антимускариновых препаратов.
При фистулопластике больших свищей расположенных близко от устьев мочеточников существует опасность развития обструктивного уретерогидронефроза. В таких ситуациях целесообразно одновременно выполнить закрытие свища и реимплантацию мочеточника.
Наиболее неприятным осложнением является рецидив свища. Если данное осложнение произошло, то после определенного периода ожидания выполняется фистулопластика с использованием лоскута из жировой ткани половой губы (операция Мартиуса), лоскута из m. Gracilis.
Результаты и прогноз.
Частота успешного закрытия пузырно-влагалищных свищей достигает 90%. Оперирующему свищи хирургу всегда надо отдавать себе отчет в том, что повторная операция более обширная и трудная чем первая. Иногда лучше изменить первоначальный план операции и выполнить фистулопластику с дополнительным укреплением тканей в области свища за счет сальника, жирового лоскута по Мартиусу или использованием m. gracilis.
Частота успешных результатов при пластике постлучевых свищей не столь оптимистична и не достигает 85%.
Пузырно-маточные свищи
Формирование свищей между мочевым пузырем и маткой связано, как правило, с акушерской травмой (ранение мочевого пузыря во время кесарева сечения). Повреждение мочевого пузыря, замеченное своевременно и ушитое во время кесарева сечения заживает без каких либо последствий.
Основным симптомом пузырно-маточного свища может быть не подтекание мочи, а появление гематурии во время менструации (симптом Юссифа). Наличие сообщения между мочевым пузырем и маткой лучше всего выявляется при гистерографии.
Принципы хирургического лечения пузырно-маточных свищей аналогичны закрытию пузырно-влагалищных свищей. Оба органа тщательно выделяют и оба отверстия ушивают с подведением лоскута сальника на питающей ножке. Иногда при больших дефектах в матке её целесообразней удалить.
Лечение мочеточниково-влагалищных свищейКонсервативное лечение мочеточниково-влагалищных свищей мало эффективно. Как правило, при длительном существовании таких фистул стенозируется просвет мочеточника, развивается уретерогидронефроз, прогрессивно снижается функция соответствующей почки вплоть до её полной потери. Прекращение выделения мочи из влагалища у больной с мочеточниково-влагалищным свищем может быть связано с утратой функции почки.
К консервативным методам лечения относится установка мочеточникового стента. Для рассасывания и размягчения рубцовой ткани в области повреждения мочеточника используются экстракт алоэ, лидаза, кортикостероиды. При невозможности ретроградного введения стента производится чрескожная пункционная нефростомия и при наличии мочевого затека его дренирование.
К реконструктивным операциям при мочеточниково-влагалищных свищах относятся: уретероцистонеоанастомоз, операция Боари, элонгация мочевого пузыря с фиксацией к поясничной мышце и кишечная пластика.
Уретероцистоанастомоз показан при свищах предпузырного отдела мочеточника. Мочеточник пересекается поперечно в пределах здоровых тканей. Необходимо бережно относиться к мочеточнику, проксимальный конец не следует брать зажимами и «скелетировать» во избежание трофических нарушений, рецидива свища и стенозирования области анастомоза. Пересадку мочеточника осуществляют, используя одну из антирефлюксных методик, чаще всего туннельный метод.
Рисунок 15.
На рисунке 15 представлены этапы операции уретероцистоанастомоза.
Когда повреждение распространяется на весь тазовый отдел мочеточника, выполняются операция Боари или элонгация мочевого пузыря с фиксацией к поясничной мышце. Последняя операция в настоящее время рассматривается как более физиологичная и применяется значительно чаще, чем классический вариант операции Боари.
Рисунок 16.
Если мочеточниково-влагалищные свищи сопровождаются обширными разрушениями мочеточника или в результате воспалительных и лучевых поражений резко уменьшена емкость мочевого пузыря восстановление пассажа мочи, возможно, только с помощью изолированного сегмента кишки, т.е. кишечной пластики мочеточника.
Уретровлагалищные свищиУретровлагалищные свищи возникают в результате ранений мочеиспускательного канала при родоразрешающих и гинекологических операциях и иногда при тяжелой травме с переломом костей таза. В большинстве случаев эти свищи являются осложнением передней кольпорафии, удаления кист влагалища, расположенных в передней части свода, парауретральных кист или дивертикулов уретры, локализующихся в области внутреннего сфинктера. В редких случаях абсцессы парауретральных желез и больших желез преддверия влагалища, актиномикоз мочеиспускательного канала также могут привести к образованию уретральных свищей. Достаточно новым причинным фактором образования уретральных свищей является возможность эрозии уретры синтетическими сетчатыми имплантатами, которые в настоящее время широко применяются в хирургическом лечении стрессового недержания мочи.
Симптоматика зависит от размера и локализации фистул. Когда свищ располагается в дистальном отделе уретры, больные удерживают мочу, но при мочеиспускании она выделяется через свищевое отверстие. Поскольку у таких пациенток отсутствует недержание мочи, большинство из них не нуждается в хирургическом лечении. Если фистула локализуется в среднем и проксимальном отделе уретры, моча непроизвольно выделяется как в вертикальном, так и в горизонтальном положении больной.
При хирургическом лечении тяжелых повреждений уретры необходимо решить две принципиальные проблемы:
- Закрытие дефекта с восстановлением «уретральной трубки» (формирование неоуретры)
- Восстановление удержания мочи.
Рисунок 17.
На рисунке 17. представлен уретровлагалищный свищ (конец бужа, выходящий из свища уретры указан стрелкой).
Пластика уретральных свищей представляет определенные трудности, поскольку всегда имеется дефицит тканей. Самопроизвольно они закрываются очень редко. Выбор способа коррекции уретровлагалищных свищей зависит от опыта и предпочтения хирурга. При большинстве старых способов фистулопластики неоуретра формируется из лоскута влагалища (Отт Д.О., 1914).
Рисунок 18.
На рисунке 18. (а, б, в) представлена пластика уретровлагалищного свища.
Другим способом уретропластики является использование оставшихся тканей уретры. Принцип этого способа основан на том, что при утрате дистальной уретры её стенки подтягиваются вверх к проксимальному отделу. Преимуществом метода является то, что реконструкция уретры фиброзно-мышечными тканями с пликацией периуретральной и перивезикальной фасции над пузырно-уретральным сегментом в виде второго слоя в большей степени способствует коррекции недержания мочи, чем простая трубка из слизистой влагалища.
Рисунок 19.
На рисунке 19. представлено восстановление уретры с использованием оставшейся уретры.
При дефиците местных тканей (слизистая влагалища или оставшаяся уретра) для формирования неоуретры может использоваться лоскутная пластика из слизистой малой половой губы на питающей ножке.
Последним средством в лечении больных с утратой уретры при неэффективности перенесенных операций является деривация мочи в изолированный сегмент кишки.
Постлучевые свищи
Изменение тканей после лучевой терапии не ограничиваются только областью свища. Хирургическое лечение свищей после лучевой терапии предполагает иссечение нежизнеспособных тканей и пластику хорошо васкуляризированными тканями. Если отсутствует вовлечение в патологический процесс мочеточников и прямой кишки для ликвидации изолированных постлучевых пузырно-влагалищный свищей применяется методика Martius H. (1928). В случаях гигантских лучевых пузырно-влагалищных или пузырно-прямокишечных-влагалищных свищей выполняется облитерация влагалища лоскутом сальника на питающей ножке и надпузырная деривация мочи с механизмом удержания или без него.
Рисунок 20.
Профилактика мочеполовых свищей
I. Профилактика акушерских свищей
- Правильная организация родовспоможения, строгий учет беременных с отягощенным акушерским анамнезом, анатомически узким тазом, неправильным положением и крупным плодом.
- Обследование мочевой системы до родов.
- Четкое знание топографо-анатомических взаимоотношений мочевых и половых органов
- Предупредить акушерскую травму мочевой системы можно плановым кесаревым сечением, которое является методом выбора аномалиях развития половых органов.
II. Профилактика гинекологических свищей
- Своевременное гинекологическое обследование, выявление ранних форм злокачественных новообразований.
- Проведение профилактических осмотров, использование кольпоскопии, биопсии, цитологического исследования, УЗИ. Нельзя допускать появления больных со сдавлением мочеточников и мочевого пузыря и свищами в области распадающейся опухоли, проросшей в мочевой пузырь.
- Тщательное гинекологическое и урологическое обследование больных до операции.
- Проведение плановых операций в первой фазе менструального цикла, когда тонус сосудов выше и меньше выражен отек тканей и венозный стаз.
- Умение идентифицировать мочеточник. Он белесоватого цвета, на его поверхности просвечивают тонкие кровеносные сосуды, при прикосновении инструментом стенка мочеточника сокращается.
- Гемостаз должен осуществляется только при визуальном контроле, нельзя брать в зажим ткани ad mass.
- В трудных случаях, когда рубцово-воспалительные или опухолевые процессы нарушают топографию тазовых органов, перед операцией следует катетеризировать мочеточники и опорожнить мочевой пузырь.
- Умение вовремя распознать травму мочевых органов, правильно оценить ее характер и выбрать адекватный способ устранения.
Свищи в урологии: причины и лечение. Урология
На прием к урологу достаточно часто приходят пациенты с этим заболеванием.
В зависимости от того, между какими органами образовано свищевое отверстие, внутренние свищи делятся на:
- пузырные свищи: пузырно-влагалищные, пузырно-маточные;
- мочеточниковые свищи: мочеточниково-влагалищные, мочеточниково-маточные;
- уретро-влагалищные;
- уретро-пузырно-влагалищные;
- сложные мочеполовые свищи.
Пузырно-влагалищные свищи являются наиболее распространенными из всех возможных свищей мочеполовой системы.
Отчего это бывает
Обычно мочепузырные свищи возникают после акушерских и гинекологических операций, таких как удаление матки, кесарево сечение, во время осложненных родов из-за травмы органов мочевыделения. Такая ситуация может возникнуть при родах крупным плодом, грубом ведении родовой деятельности, наложении акушерских щипцов. Отдельно следует выделить свищи, появившиеся после сеансов лучевой терапии — они крайне плохо поддаются лечению из-за снижения способности облученных тканей к восстановлению.
Чем проявляется
Основными жалобами, приносящими женщине дискомфорт, снижающими ее повседневную активность, а в ряде случав приводящими к потере трудоспособности и прекращению половой жизни является выделение мочи из влагалища, частое и болезненное мочеиспускание, боли в животе, повышение температуры тела.
Диагностика
Выявить пузырно-влагалищный свищ обычно не представляет сложностей. Для этого необходимо провести влагалищное исследование, осмотр влагалища с помощью зеркал, цистоскопию (осмотр полости мочевого пузыря с помощью эндоскопической техники) или выполнить рентгеновское исследование (кольпография, цистография, компьютерная томография).
Лечение
Лечение свищей хирургическое. Оно предусматривает раздельное ушивание дефекта в соединенных органах. Например, если говорить о пузырно-влагалищных свищах, то сначала ушивается дефект в мочевом пузыре, затем во влагалище. Положительный эффект обычно достигается после первой операции в 95% случаев при отсутствии воспаления и хорошем кровоснабжении тканей.
Источники
- Hsue W., Sharpe AN., Darling SL., Visser LC., Choi E., Stern JA. Aorto-left atrial fistula secondary to infective aortic endocarditis and endarteritis in a cat with valvular aortic stenosis. // J Vet Cardiol — 2021 — Vol35 — NNULL — p.101-107; PMID:33906113
- Leiberman D., Sharma V., Siddagangaiah V., Lake E., van Dellen D., Dhanda R., Augustine T., Seriki D., Singh R. Radiological initial treatment of vascular catastrophes in pancreas transplantation: Review of current literature. // Transplant Rev (Orlando) — 2021 — Vol35 — N3 — p.100624; PMID:33906064
- Ulloa JG., Jimenez JC., Pantoja JL., Farley SM., Gelabert HA., Rigberg DA., Danovitch GM. Elective Resection of Symptomatic Arteriovenous Fistulae and Grafts in Patients with Functioning Renal Allografts at a High Volume Transplant Hospital. // Ann Vasc Surg — 2021 — Vol — NNULL — p.; PMID:33905849
- Singh AK., Jha DK., Jena A., Kumar-M P., Sebastian S., Sharma V. Hyperbaric oxygen therapy in inflammatory bowel disease: a systematic review and meta-analysis. // Eur J Gastroenterol Hepatol — 2021 — Vol — NNULL — p.; PMID:33905214
- Memis S., Bas Z. Multiple dens invaginatus in Wilson’s disease: A case report. // Aust Endod J — 2021 — Vol — NNULL — p.; PMID:33905151
- Ali O., Challa SR., Siddiqui OM., Ali S., Kim RE. A rare cause of esophagopleural fistula due to intensity-modulated proton therapy: a case report and review of literature. // Clin J Gastroenterol — 2021 — Vol — NNULL — p.; PMID:33905092
- Horch RE., Ludolph I., Arkudas A. [Reconstruction of oncological defects of the perianal region]. // Chirurg — 2021 — Vol — NNULL — p.; PMID:33904942
- Abrams M., Pope R. Obstetric and Gynecologic Genitourinary Fistulas. // Clin Obstet Gynecol — 2021 — Vol64 — N2 — p.321-330; PMID:33904839
- Pérez Lara FJ., Hernández González JM., Prieto-Puga Arjona T., Moya Donoso FJ., Doblas Fernández J. A New, Conservative Treatment for Perianal Fistula that May Halve the Need for Surgical Intervention: Case Series. // Surg Innov — 2021 — Vol — NNULL — p.15533506211015196; PMID:33904796
- Khan UA., Koumellis P., Almahfoudh R., Foroughi M. Bilateral mirror image lumbar spinal dural arterial venous fistula: a rare case and systematic review of the literature. // Br J Neurosurg — 2021 — Vol — NNULL — p.1-4; PMID:33904360
Лечение мочеполовых свищей — причины и диагностика
Мочеполовые свищи (фистулы) – это патологическое сообщение между органами мочевыделительной и половой систем.
Мочеполовые свищи делятся на несколько типов. Лечение варьируется для каждого:
- пузырно-влагалищные;
- уретровлагалищные;
- пузырно-маточные;
- пузырно-цервикальные;
- мочеточниково-влагалищные;
- мочеточниково-маточные;
- комбинированные (пузырно-мочеточниково-влагалищные, пузырно-мочеточниково-маточные, пузырно-влагалищно-прямокишечные).
Причины и проявления заболевания
Этиопатогенез, причины и симптомы свищей варьируются в зависимости от их расположения.
Принято разделять причину на 3 основных группы:
- травматические, вследствие акушерско-гинекологических манипуляций, травм, родов;
- воспалительные, при перфорации абсцесса малого таза;
- онкологические, при распаде опухолей или лучевой терапии.
Наиболее распространенным типом мочеполовых свищей является пузырно-влагалищный свищ, на долю которого приходится от 50 до 80% всех свищей, при котором влагалище женщины соединяется с мочевым пузырем. Это вызывает утечку мочи из влагалища и приводит к частым воспалениям слизистой влагалища и мочевого пузыря.
Образование свища может развиться между влагалищем и толстой кишкой (кишечно-влагалищный свищ) или прямой кишкой (ректовагинальной свищей), проявляясь выделением фекалий из влагалища. К счастью, оба этих типа встречаются крайне редко в развитых странах мира, однако, их можно встретить среди пациентов, проживающих в развивающихся странах, часто в результате длительной и тяжелой болезни или после родов, особенно у очень молодых девушек. В связи с этим, их иногда называют акушерскими свищами. Например, в некоторых странах Африки, по приблизительным оценкам, приходится 3-4 случая на 1000 родивших у женщин могут развиваться подобные свищи. По другим данным, более 2 миллионов женщин по всему миру живут с не устраненными акушерскими свищами. В том случае, когда подобные состояния остаются не пролеченными, эти урогенитальные свищи приводят к постоянной утечке кала. В этом случае больные могут стать социально неактивными, в результате чего столкнутся с трудностями психологического характера. Ректальные свищи обычно вызваны абсцессом. Симптоматически проявляется постоянной пульсирующей болью и припухлостью в области прямой кишки. Иногда наблюдаются следы гноя из отверстия свища на коже, повышается температура тела в результате инфекции, вызывающей абсцесс.
Причиной появления влагалищных свищей обычно являются инфекции и травмы мягких тканей во время родов. Они легко обнаруживаются неприятным запахом, утечкой мочи или кала из влагалища. На практике мочеполовой свищ нередко образуется в результате акушерской травмы, иногда это является результатом хирургических осложнений (например, гистерэктомии при раке шейки матки), тазового абсцесса или других тазовых воспалительных заболеваний. Мочеточниково-влагалищные свищи практически всегда считаются травматическими, причём травма мочеточника, как правило, происходит во время операции (часто гистерэктомия с удалением придатков). Одной из возможных причин увеличения частоты подобных осложнений связано с возросшей оперативной активностью, расширением показаний к оперативному лечению онкологических больных, более поздней диагностикой повреждений мочеполовых путей и к сожалению, не всегда адекватной помощью при этом. Акушерские свищи часто являются причиной неправильного ведения или особенностями течения родов, последствиями кесарева сечения.
Уретровлагалищные наблюдают реже пузырно-влагалищных и составляют 10-15% от общего числа мочеполовых свищей. Как правило, они возникают в результате оперативных вмешательств по поводу дивертикулов мочеиспускательного канала, передних влагалищных пролапсов (цистоцеле) и слинговых операциях при стрессовом недержании мочи. Реже их причинами становятся травмы, тяжёлые самостоятельные роды, кесарево сечение и лучевая терапия.
Наиболее тяжёлой формой мочеполовых свищей являются развившиеся вследствие онкологических заболеваний, например, при раке шейки матки в результате прорастания опухоли в пузырно-влагалищную перегородку. Средняя продолжительность жизни таких больных составляет около 5 месяцев. Во многом именно профилактика мочеполовых свищей и использование передовых методов в акушерстве позволяют редуцировать эту проблему.
Диагностика мочеполовых свищей, как правило, не вызывает больших трудностей. Она основана на жалобах больного, данных анамнеза, осмотра больного, УЗ-исследования, эндоурологических и рентгенологических методов исследования (цистоскопия, экскреторная урография, вагинография, восходящая цистография, КТ). Не вызывает сомнений, что установление правильная диагностика- залог будущего успешного лечения.
Методы лечения
Консервативная (нехирургическим методом) терапия редко бывают эффективной; большинство мочеполовых свищей требуют хирургического вмешательства, чтобы закрыть отверстие. Оперативное вмешательство обычно осуществляется трансвагинальным, лапароскопическим или прямым доступом, иногда прибегают к помощи роботизированной хирургии.
В качестве консервативного метода иногда проводят дренирование мочевого пузыря в течение длительного времени (от десяти дней до 6 недель), что приводит к закрытию свища, применяется чаще при точечных, своевременно диагностированных пузырно-влагалищных свищах. Пластическая операция преследует цель нормализовать функцию мочевых органов и восстановить мочеиспускание естественным путём. Не подлежат оперативной коррекции только больные с рецидивом злокачественной опухоли. Основоположниками оперативного лечения пузырно-влагалищных свищей являются Симс и Тренделенбург, которые были описаны ими более 100 лет назад. В основе лечения лежит иссечение рубцовых краёв свища, широкая мобилизация тканей влагалища и мочевого пузыря. Затем выполняется раздельное ушивание с обязательным смещением линии швов относительно друг друга и длительным дренированием мочевого пузыря для предотвращения несостоятельности швов.
Длительная предоперационная подготовка (местное противовоспалительное лечение, при необходимости — антибактериальная терапия) – залог успешного оперативного вмешательства. Она включает помимо всего вышеперечисленного, удаление некротизированных тканей, фибринозных наложений и лигатур, промывание влагалища антисептическими растворами и введение тампонов с растворами антисептических и противовоспалительных средств, использование ферментов для ускорения очищения тканей, инстилляции растворов антисептиков и стимуляторов регенеративных процессов в мочевой пузырь, обработку кожи промежности и бёдер дезинфектантами с последующим смазыванием индифферентными кремами для устранения дерматитов. При необходимости используют гормональные кремы. Когда фистула располагается непосредственно вблизи устья мочеточника, перед оперативным вмешательством выполняют его катетеризацию. Проведение санации всегда необходимо, но, к сожалению, она редко бывает полной, из-за свища, который поддерживает инфицирование мочи. Необходимость тщательной предоперационной подготовки обусловлена тем, что пластические операции в условиях продолжающегося воспалительного процесса опасны развитием послеоперационных осложнений и рецидивов.
Фистулопластику выполняют различными оперативными доступами. При операциях по поводу пузырно-влагалищных свищей трансвагинальный доступ считается наиболее физиологичным, но правомерны и другие доступы (трансвезикальный, трансабдоминальный, лапароскопический), к каждому из которых существуют свои показания и противопоказания. Например, пластика пузырно-влагалищных свищей трансвезикальным доступом абсолютно показана при:
- свищах, расположенных вблизи устьев мочеточников, предварительная катетеризация которых невозможна;
- вовлечении устьев мочеточников в рубцовый процесс или в их смещении в просвет фистулы;
- комбинированных мочеточниково-пузырно-влагалищных свищах;
- сочетании пузырно-влагалищной фистулы с обструкцией тазовых отделов мочеточников;
- лучевых стенозах влагалища.
Помимо тщательной предоперационной подготовки, успех любой операции, особенно пластической, зависит и от правильного ведения послеоперационного периода. Всем больным после пластических операций по поводу такого заболевания, как мочеполовой свищ, рекомендуется воздерживаться от половой жизни в течение 2-3 мес.
При мочеточниково-влагалищных свищах выбор способа реконструктивной операции зависит от локализации повреждения мочеточника и его непосредственной близости к мочевому пузырю. Учитывая то обстоятельство, что в большинстве случаев в результате гинекологических операций мочеточник повреждается вблизи мочевого пузыря, наиболее целесообразно выполнение уретероцистонеостомии. Исходя из опыта, эффективность оперативного лечения мочеточниково-влагалищных свищей достигает 93%.
Оперативная коррекция уретро-влагалищных свищей — труднейшая задача. Это обусловлено небольшими размерами органа, в связи с чем после иссечения рубцово-изменённых тканей образуется большой дефект, при зашивании которого возникает натяжение тканей и возможно развитие стриктуры мочеиспускательного канала. Её дефект закрывают, как правило, собственными тканями, лоскутом из мочевого пузыря. Помимо этого, возможно использование лоскута Мартиуса, слизистой оболочки влагалища или лоскута слизистой щеки. Иногда фистула расположена в проксимальном отделе мочеиспускательного канала, задача врача состоит не только в закрытии дефекта, но и в восстановлении функции сфинктера.
Возможные варианты послеоперационных осложнений:
- Повторное формирование свища;
- Повреждение мочеточника или кишечника;
- Вагинальное сокращение
Клиника «Андрос» предоставляет пациентам возможность получить высококвалифицированную помощь, пройти необходимую диагностику для уточнения диагноза и при необходимости получить хирургическое лечение от известных специалистов России. Таким образом, можно сказать, что с учетом тяжести и социальной значимости заболевания, это второе рождение для пациента.
Высококвалифицированные специалисты клиники «Андрос» широко применяют в лечении новейшие малоинвазивные методики оперативных вмешательств, что снижает кровопотерю до минимума, сокращает сроки выздоровления, тем самым улучшения качество проводимого лечения.
Консультация урогинеколога, индивидуальный подход к комплексной подробной диагностике, детальной обработке данных лабораторного, инструментального и уродинамического обследования и лечения каждого пациента обеспечивается в соответствии со стандартами ведущих европейских и американских клиник.
Запись на прием в один клик
ОПТИМИЗАЦИЯ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ МОЧЕПУЗЫРНО-ВЛАГАЛИЩНЫХ СВИЩЕЙ | Медведев
1. Riley VJ. Vesicovaginal fi stula EMed WebMD, 2006. Доступно по: http://emedicine.medscape.com/article/267943-overview Ссылка активна на 06.06.2016г.
2. Ghoniem GM, Khater UM. Vesicovaginal fi stula, Pelvic fl oor dysfunc on, Springer-Verlag, London (2006) doi: 10.1007/978-1-84800-348-4_54
3. Gerber GS, Schoenberg HW. Female urinary tract fi stulae. J Urol 1993;149(2):229-36. doi: 10.1016/s00225347(17)36045-7
4. Falk HC, Tancer ML. Vesicovaginal fi stula; an historical survey. Obstet Gynecol. 1954;3(3):337-41.
5. Sims JM. On the treatment of vesico-vaginal fi stula. 1852. Int Urogynecol J Pelvic Floor Dysfunct. 1998. 9(4):236-48. doi: 10.1016/0002-9378(95)91434-X
6. Лоран О.Б., Серегин А.В., Довлатов З.А. Принципы диагностики и лечения мочеполовых свищей у женщин (обзор литературы). Consilium Medicum. 2015;17(7):12-15
7. Capes T, Ascher-Walsh C, Abdoulaye I, Brodman M. Obstetric fi stula in low and middle income countries. Mt Sinai J Med. 2011;78(3):352-61. doi: 10.1002/msj.20265
8. Ghoniem GM, Warda HA. The management of genitourinary fi stula in the third millennium. Arab J Urol. 2014;12(2):97-105. doi: 10.1016/j.aju.2013.11.006
9. Пушкарь Д.Ю., Раснер П.И., Гвоздев М.Ю. Мочеполовые свищи. Рус. мед. журн. 2013;34:2-4.
10. Symmonds RE, Williams TJ. Current status of genitourinary fi stula. Obstet Gynecol. 1988;72(3 Pt. 1):313-19. doi: 10.1016/0020-7292(89)90762-5
11. Eilber KS, Kavaler E, Rodriguez LV, Rosenblum N, Raz S. Tenyear experience with transvaginal vesicovaginal fi stula repair using ssue interposi on. J Urol. 2003;169(3):10336. doi: 10.1097/01.ju.0000049723.57485.e7
12. Zoubek J, McGuire EJ, Noll F, DeLancey JO. The late occurrence of urinary tract damage in pa ents successfully treated by radiotherapy for cervical carcinoma. J Urol. 1989;141(6):1347-1349. doi: 10.1016/s00225347(17)41303-6
13. Tancer ML. Observa ons on preven on and management of vesicovaginal fi stula a er total hysterectomy. Surg Gynecol Obstet. 1992;175(6):501-6. doi: 10.1097/00006254-199305000-00018
14. Gungorduk K, Asicioglu O, Celikkol O, Sudolmus S, Ark C. Iatrogenic bladder injuries during caesarean delivery: a case control study. J Obstet Gynaecol. 2010;30(7):66770. doi: 10.3109/01443615.2010.486086
15. Weidner N, Richard J, Suster S, Lawrence Weiss M. Modern Surgical Pathology, 2nd ed, 2009. doi: 10.1016/ b978-1-4160-3966-2.00003-5
16. Лоран О.Б. Лечение поздних постлучевых осложнений со стороны мочеполовой системы. [Электронный ресурс]. Доступно по: http://emedicine.medscape.com/article/267943-overview Ссылка активна на 06.06.2017г.
17. Вишневская Е.Е., Косенко И.А. Отдаленные результаты комплексной терапии больных раком шейки матки с неблагоприятным прогнозом. Вопросы онкологии. 1999;45(4):420-423.
18. Capes T, Stanford EJ, Romanzi L, Foma Y, Moshier E. Comparison of two classifi ca on systems for vesicovaginal fi stula. Int Urogynecol J. 2012;23:1679-1685. doi: 10.1007/ s00192-012-1671-9
19. Goh JT. A new classifi ca on for female genital tract fi stula. Aust N Z J Obstet Gynaecol. 2004;44 (6):502-4. doi: 10.1111/j.1479-828X.2004.00315.x
20. Ghoniem MG, Warda AH. The management of genitourinary fi stula in the third millennium. Arab Journal of Urology. 2014;12(2):97-105. doi: 10.1016/j.aju.2013.11.006
21. Kursh ED. E ology, evalua on, and endoscopic management of vesicovaginal fi stulas. Female urology. Philadelphia; 1994.
22. Bansal MC, Patel J. Urogenital fi stulas. Доступно по: https://www.slideshare.net/drmcbansal/managementof-genitourinary-fistula cсылка активна на 06.06.2017г.
23. Rovner ES. Urinary tract fi stulae. In: AJ Wein, editorin-chief, LR Kavoussi, AC Novick, AW Par n, CA Peters, editors. Campbell-Walsh Urology. 10th ed. Philadelphia, USA: Elsevier Saunders, 2012; p. 2222-52. doi: 10.1016/ b978-1-4160-6911-9.00077-3 2
24. Pushkar DY, Dyakov VV, Kasyan GR. Management of radia on-induced vesicovaginal fi stula. Eur Urol. 2009;55(1):131-137. doi: 10.1016/j.eururo.2008.04.044
25. Cardozo L, Staskin D. eds. Textbook of female urology and urogynecology, 2-volume set, second edi on. London: Informa Healthcare, 2006. doi: 10.3109/9781439807217
26. Latzko W. Postopera ve vesicovaginal fi stulas. Genesis and therapy. The American Journal of Surgery. 1942;58:211-28. doi: 10.1016/s0002-9610(42)90009-6
27. Ghoniem GM. Transvaginal repair of recurrent vesicovaginal fi stula u lizing suburethral sling and Mar us gra s. Video-Urology Times. 1992:5. Program 4
28. Chibber PJ, Navinchandra Shah H, Jain P. Laparoscopic O’Conor’s repair for vesico-vaginal and vesico-uterine fi stulae. BJU Int. 2005;96(1):183-186. doi: 10.1111/j.1464410X.2005.05592.x
29. Столярова И.В., Винокуров В.Л. Проблемы больных после лечения рака шейки матки (профилактика и лечение постлучевых осложнений). Практическая онкология. 2002;3(3):220-227.
30. Лоран О.Б., Гумин Л.М., Зайцев А.В., Липский В.С. Высокий (косой) кольпоклейзис в лечении пострадиационных пузырно-влагалищных свищей. Урология. 2000;(4):41-42
31. Pushkar DY, Dyakov VV, Kasyan GR. Management of radia on-induced vesicovaginal fi stula. Eur Urol. 2009;55(1):131-137. doi: 10.1016/j.eururo.2008.04.044
Мочеполовые свищи
Мочеполовые свищи — заболевание, с которым достаточно часто приходится сталкиваться практикующему урологу. Мочеполовой свищ — патологическое сообщение между органами мочевой и половой системы. Если свищевое отверстие открывается наружу, и из него выделяется моча, то свищ называется наружным, если нет — внутренним.
В зависимости от того, между какими органами образовано свищевое отверстие, внутренние свищи делятся на:
- пузырные свищи: пузырно-влагалищные, пузырно-маточные;
- мочеточниковые свищи: мочеточниково-влагалищные, мочеточниково-маточные;
- уретро-влагалищные;
- уретро-пузырно-влагалищные;
- сложные мочеполовые свищи.
Пузырно-влагалищные свищи являются наиболее распространенными из всех возможных свищей мочеполовой системы.
Причины
Обычно мочепузырные свищи возникают после акушерских и гинекологических операций, таких как удаление матки, кесарево сечение, во время осложненных родов из-за травмы органов мочевыделения.
Такая ситуация может возникнуть при родах крупным плодом, грубом ведении родовой деятельности, наложении акушерских щипцов. Отдельно следует выделить свищи, появившиеся после сеансов лучевой терапии — они крайне плохо поддаются лечению из-за снижения способности облученных тканей к восстановлению.
Симптомы
Основными жалобами, приносящими женщине дискомфорт, снижающими ее повседневную активность, а в ряде случав приводящими к потере трудоспособности и прекращению половой жизни является выделение мочи из влагалища, частое и болезненное мочеиспускание, боли в животе, повышение температуры тела.
Диагностика
Выявить пузырно-влагалищный свищ обычно не представляет сложностей. Для этого необходимо провести влагалищное исследование, осмотр влагалища с помощью зеркал, цистоскопию (осмотр полости мочевого пузыря с помощью эндоскопической техники) или выполнить рентгеновское исследование (кольпография, цистография, компьютерная томография).
Лечение
Лечение свищей хирургическое. Оно предусматривает раздельное ушивание дефекта в соединенных органах. Например, если говорить о пузырно-влагалищных свищах, то сначала ушивается дефект в мочевом пузыре, затем во влагалище. Положительный эффект обычно достигается после первой операции в 95% случаев при отсутствии воспаления и хорошем кровоснабжении тканей.
Оптимизация диагностики мочеполовых и кишечно-влагалищных свищей
Генитальные свищи остаются одной из наиболее актуальных и не решенных до конца проблемурогинекологии и тазовой хирургии. Несмотря на то, что за последние 30 – 40 лет значительно уменьшилось количество «акушерских» свищей, увеличилась доля травматических «гинекологических» и постлучевых свищей [1]. Диагностика свищей не всегда проста, поскольку не должна останавливаться на простой констатации наличия свища. Еще А.М. Мажбиц писал: «Самая радикальная и своевременно предпринятая терапия, при хорошей технике и опыте хирурга может оказаться безуспешной, если больная недостаточно обследована» [2]. Причиной диагностических ошибок является многообразие вариантов генитальных свищей и отсутствие четкой системы обследования больных. По мнению de Quervan: «Для достижения желаемой цели мысвое диагностическое суждение должны вести по определенным правилам… Только тот, кто пройдет этот длинный путь, может надеяться избежать грубых диагностических ошибок» [3]. Если диагностика пузырно-влагалищных свищей обычно не представляет большого труда, поскольку свищ уже виден при влагалищном исследовании [4], то диагностика двусторонних мочеточникововлагалищных, комбинированных мочеточниково-пузырно-влагалищных и сложных пузырно-прямокишечно-влагалищных свищей может стать серьезной проблемой. Дополнительные трудности создаются в процессе обследования, при выполнении различных диагностических исследований (цистоскопия, цистография, колоноскопия, вагинография), поскольку они имеют ряд особенностей, не зная которые можно не получить объективную информацию от исследования. На основании данных обследования оценивается возможность выполнения фистулопластики, выбирается доступ и методика операции. Обследование больных с генитальными свищами должно решать следующие задачи: подтверждение наличия свища, определение размера и топографии свища, оценка состояния органов и систем, вовлеченные в формирование свища, исключение рецидива онкологического заболевания (если свищ сформировался в результате лечения онкологического заболевания). Алгоритм обследования больных с генитальными свищами обычно включает физикальное обследование, а также различные эндоскопические и лучевые методы исследования.
МЕТОДЫ ДИАГНОСТИКИ СВИЩЕЙ
Влагалищное исследование
При осмотре наружных половых органов и бедер обращают внимание на состояние кожных покровов, поскольку постоянно выделяющая-ся из влагалища моча или кал могут вызывать воспалительные изменения и мацерацию кожных покровов вплоть до развития пиодермии и фурункулеза [5]. Влагалищное исследование позволяет определить локализацию, размер и количество свищей, оценить состояние краев свища (рис. 1,2). Уретро-влагалищные свищи располагаются в проекции мочеиспускательного канала, в нижней трети влагалища. Постгистерэктомические свищи обычно небольших размеров, с эластичными краями, располагаются в области рубца в своде влагалища [6]. Часто такие свищи бывают втянутыми и труднодоступными для исследования. Постлучевые пузырно-влагалищные или прямокишечно-влагалищные свищи обычно расположены в области верхней или средней трети передней или задней стенки влагалища соответственно, имеют плотные, каллезные края и могут достигать 5 – 6 см в диаметре. Мочеточниково-влагалищные свищи обычно небольшие («точечные»), локализуются в углах постгистерэктомического рубца. Акушерские прямокишечно-влагалищные свищи обычно расположены в нижней трети задней стенки влагалища, часто сочетаются со старыми разрывами промежности и дефектами передней полуокружности анального сфинктера. Также при влагалищном исследовании необходимо оценить глубину и емкость влагалища, растяжимость тканей влагалища. У пациенток с постлучевыми свищами влагалище обычно сужено и укорочено, а каллезные края свища плотно фиксированы рубцами к боковым стенкам таза. Важно обращать внимание на состояние слизистой оболочки влагалища, поскольку у пациенток с естественной или хирургической менопаузой могут быть проявления атрофического вагинита, а у пациенток с лучевыми свищами – лучевого вагинита с наличием некротических тканей и наложениями фибрина в области краев свища. При влагалищном исследовании можно обнаружить инородные тела в области свища и во влагалище. Это могут быть нерассасывающиеся шовные лигатуры, мочевые камни, фрагменты синтетических протезов после хирургической коррекции пролапса тазовых органов и недержания мочи. При уретровлагалищных свищах и деструкции уретры кашлевая проба позволяет определить наличие и степень недержания мочи при напряжении.
Рис. 1. Постлучевой пузырно-влагалищный свищ до 7 см
Рис. 2. Постлучевой пузырно-влагалищный и прямокишечно-влагалищные свищи
Мы согласны с Д.Ю. Пушкарем и соавт. в том, что адекватное обезболивание пациентки при влагалищном осмотре – основа диагностики генитальных свищей. Суженное влагалище с явлениями эпителиита, рубцовые изменения в области свища и в малом тазу, мацерация слизистой оболочки влагалища и кожи половых губ выделяющейся мочой и калом являются причинно сильных болевых ощущений при осмотре. Поэтому осмотр больных с постлучевыми свищами мы также обычно совмещаем с цистоскопией и выполняем их под наркозом [7].
Ректальное исследование
Пальцевое исследование анального канала и прямой кишки – очень ценный метод диагностики у больных с прямокишечно-влагалищными свищами. Он позволяет оценить размер, локализацию и высоту расположения свища от ануса, состояние слизистой оболочки влагалища и анального канала, замыкательную способность анального сфинктера, состояние параректальных тканей и мышц тазового дна [8].
Пробы с красителями
Влагалищное и ректальное исследование целесообразно сочетать с пробами с красителями. Введение по катетеру в мочевой пузырь раствора метиленового синего или индигокармина позволяет подтвердить наличие пузырно-влагалищного свища, а иногда и позволяет точно локализовать его. Если же из свища продолжает выделяться светлая моча, то можно заподозрить наличие мочеточниково-влагалищного свища [7]. В трудных диагностических случаях можно пользоваться двумя красителями – в мочевой пузырь по катетеру вводят метиленовый синий или индигокармин, а внутрь пациентка принимает феназопиридин. Во влагалище устанавливают тампон. Метиленовый синий и индигокармин окрашивают мочу в голубой цвет, а феназопиридин выводится почками и окрашивает мочу в оранжевый цвет. Если тампон окрашивается в голубой цвет, скорее всего, имеется пузырно-влагалищный свищ, если в оранжевый цвет – мочеточниково-влагалищный [5-7,9]. При прямокишечновлагалищных свищах пробы с красителями целесообразно применять при наличии небольшого извитого свищевого хода.
Уретроцистоскопия
Данный метод диагностики является одним из основных у пациенток с мочеполовыми свищами. Уретроскопия позволяет оценить состояние слизистой оболочки уретры, визуализировать свищ, оценить размеры и расстояние от проксимального края свища до шейкимочевого пузыря [10]. Если уретро-влагалищный свищ сформировался после слинговой уретропексии, в просвете уретры можно визуализировать фрагменты синтетического слинга (рис. 3). Для выполнения уретроскопии удобнее использовать торцевую оптику. Уретроскопию можно выполнять как при введении цистоскопа в мочевой пузырь, так и при выведении его из мочевого пузыря. При пузырно-влагалищных и пузырно-маточных свищах цистоскопия является незаменимым исследованием, дающим крайне важную тактическую информацию. При цистоскопии необходимо оценить локализацию и размер свища, идентифицировать устья мочеточников и уточнить расположение свища относительно них (рис. 4). Постгистерэктомические свищи обычно небольших размеров (5 – 15 мм), располагаются на задней стенке мочевого пузыря, немного выше межмочеточниковой складки [4]. Это так называемые супратригональные свищи. Постлучевые свищи обычно располагалются в проекции треугольника Льето, могут достигать больших размеров (5–6 см). При гигантских постлучевых пузырно-влагалищных свищах часто имеется деструкция проксимальной части треугольника Льето, а устья мочеточников открываются в крае пузырно-влагалищного свища или ниже, во влагалище (рис. 5). В таком случае терминологически правильнее говорить не об устьях мочеточников, а о полных мочеточникововлагалищных свищах, поскольку интрамуральные отделы мочеточников оказываются полностью разрушены. При больших свищах необходимо также оценить расположение дистального края свища относительно внутреннего отверстия уретры, поскольку это является важным прогностическим моментом сохранения удержания мочи при мобилизации краев свища. Также во время исследования необходимо оценить форму и емкость мочевого пузыря, состояние слизистой оболочки. Часто при обширной деструкции треугольника Льето или вследствие выраженного буллезного отека слизистой оболочки мочевого пузыря устья мочеточников можно идентифицировать только по выбросам индигокармина (рис. 6). При цистоскопии важно также оценить состояние слизистой оболочки мочевого пузыря, степень выраженности лучевого цистита (рис. 7). При подозрении на рецидив онкологического заболевания биопсия краев свища является обязательной [7]. Часто при обследовании пациенток с пузырно-влагалищными свищами в полости мочевого пузыря можно обнаружить различные инородные тела (нерассасывающиеся шовные лигатуры, мочевые камни, фрагменты катетеров, «забытые» мочеточниковые стенты, фрагменты синтетических протезов), которые поддерживают воспалительный процесс в мочевом пузыре, способствуют персистенции мочевой инфекции и формированию лигатурных камней (рис. 8, 9). Цистоскопия у больных с мочеполовыми свищами имеет определенные особенности. Во-первых, цистоскопию у больных с постлучевыми свищами выполняют под наркозом. Во-вторых, для обеспечения адекватного наполнения мочевого пузыря во влагалище вводят перчаточно-марлевый тампон, катетер Foly или обтуратор Годунова Б.Н. [4]. Втретьих, для лучшего понимания топографии свищевого хода во время цистоскопии возможна пальпация и зондирование свища со стороны влагалища
Рис. 3. Фрагменты синтетического слинга в области уретро-влагалищного свища
Рис. 4. Постгистерэктомический свищ рядом устьем правого мочеточника
Рис. 5. Цистоскопия: пузырно-влагалищный свищ до 7 см, обтуратор во влагалище и прямокишечно-влагалищный свищ
Рис. 6. Визуализация устья мочеточника по выбросу индигокармина
Рис. 7. Лучевой цистит
Рис. 8. Полипропиленовая лигатура в области пузырно-влагалищного свища
Рис. 9. Полипропиленовая лигатура в области пузырно-влагалищного свища
Экскреторная урография
Данный метод исследования позволяет получить представление о морфологическом состоянии почек, лоханок и мочеточников, а также оценить их функциональное состояние [11]. Всем больным с мочеполовыми свищами обязательна оценка состояния верхних мочевых путей перед операцией. Во-первых, дилатация мочеточника, деформация его контура и наличие экстравазации контраста могут указывать на наличие мочеточникового свища [7]. Во-вторых, при экскреторной урографии могут быть диагностированы различные аномалии развития и сопутствующие заболевания верхних мочевых путей, которые могут повлиять на тактику лечения и технику операции (рис. 10, 11).
Рис. 10. Удвоение верхних мочевых путей с двух сторон
Рис. 11. Мочеточниково-влагалищный свищ справа, стриктура мочеточника на уровне свища, уретерогидронефротическая трансформация справа
Ретроградная уретеропиелография
По данным D. Lask и соавт. при экскреторной урографии мочеточниково-влагалищный свищ был обнаружен только у 3 из 10 пациенток [12]. Поэтому ретроградная уретеропиелография – это более надежный метод для определения точной локализации мочеточникового свища, чем экскреторная урография [7,13,14]. Основные диагностические задачи, которые должна решить ретроградная уретеропиелография и другие рентген-контрастные методы исследования при мочеточниково-влагалищных свищах, это определение уровня свища, его характера (полный или неполный) и протяженность стриктуры мочеточника на уровне свища. Наиболее информативно выполнение ретроградной уретеропиелографии под контролем электронно-оптического преобразователя (рис. 12).
Рис. 12. Ретроградная уретеропиелография: неполный мочеточниково-влагалищный свищ справа
Вагинография и фистулография
Иногда при ретроградной уретеропиелографии не удается визуализировать мочеточниково-влагалищный свищ. В этом случае обтурация и контрастирование влагалища либо селективная фистулография с использованием тонкого мочеточникового катетера позволяют контрастировать свищевой ход [5,7].
Антеградная пиелоуретерография и совмещенное исследование
Наличие у больной нефростомического дренажа позволяет выполнить антеградную пиелоуретерографию, а также совместить ее с катетеризацией мочеточника и ретроградной уретеропиелографией.
Это позволяет точно определить уровень мочеточниково-влагалищного свища и протяженность стриктуры мочеточника, и, следовательно, планировать определенный объем операции (уретероцистоанастомоз, операция Боари, кишечная пластика мочеточника и т.д.) (рис. 13).
Рис. 13. Совмещённая антеградная и ретроградная уретеропиелография: облитерация мочеточника
Уретероскопия
Обычно не используется изолированно для диагностики мочеточниково-влагалищных свищей. Чаще всего уретероскопию сочетают с выполнением ретроградной уретеропиелографии и стентированием мочеточника с целью консервативного лечения «свежих» мочеточниково-влагалищных свищей.
Вагиноцистография
Это исследование при пузырновлагалищных свищах выполняют после обтурации влагалища катетером Foley. Влагалище и мочевой пузырь наполняют до ощущения сильного позыва на мочеиспускание. Исследование позволяет выявить мочеточниковые рефлюксы, а самое главное – точно оценить емкость мочевого пузыря (рис. 14).
Рис. 14. Вагиноцистография: влагалище обтурировано баллоном катетера Foley, ёмкость мочевого пузыря 90 мл
Это один из наиболее важных показателей, который при постлучевом пузырно-влагалищном свище формирует показания к выполнению аугментационной цистопластики.
Компьютерная томография с контрастированием (КТ с контрастированием)
Метод исследования все чаще применяется при обследовании больных с мочеточниковыми и комбинированными пузырно-мочеточниково-влагалищными свищами [7] (рис. 15). Компьютерная томография в сочетании с пероральным контрастированием кишечника или фистулографией незаменима в диагностике тонкокишечно-влагалищных свищей, поскольку позволяет визуализировать свищевой ход, полости и затеки по ходу свища, точно определить петлю тонкого кишечника, несущую свищ [15].
Рис. 15. Мочеточниково-влагалищный свищ слева, мочевой затёк в области тазового отдела левого мочеточника
Магнитно-резонансная томография малого таза (МРТ малого таза)
Данный метод исследования используют для исключения рецидива злокачественного заболевания перед планированием операции, для оценки топографии тазовых органов в сложных клинических случаях. Особое показание к МРТ малого таза – это оценка состояния рубца на матке после кесарева сечения при пузырно-маточных и мочеточниково-маточных свищах [16].
Ультразвуковое исследование почек (УЗИ почек)
У больных с мочеполовыми свищами используютУЗИ для оцен-ки состояния верхних мочевых пу-тей, толщиныпаренхима и размера почек, для исключения ретенции вследствие вовлечения мочеточников [7].
Ультразвуковое исследование органов малого таза (УЗИ органов малого таза)
Исследование выполняют при сохраненной матке для оценки состояния рубца на матке после кесарева сечения при пузырно-маточных и мочеточниково-маточных свищах. По данным Пучковой Н.В. УЗИ с применением цветового допплеровского картирования сосудов и энергетической допплерографией позволяет получить объективную информацию о размерах, структуре матки, состоянии рубца, наличии в нем ниш и деформаций, содержимом полости матки, характере кровотока в рубце и интактном миометрии. Чувствительность, специфичность и точность комплексного ультразвукового исследования при использовании допплеровских методик составили 91%, 92% и 91% соответственно [17].
Гистероскопия
Гистероскопия является лечебно-диагностическим методом, позволяющим оценить состояние рубца и полости матки, удалить некротические ткани, остатки шовного материала и подготовить пациенток к фистулопластике и метропластике [17].
Колоноскопия
Метод исследования позволяет определить размер и топографию свища [7,8,18-20] (рис 16, 17). Но единственная абсолютная отметка (точка ориентации в топографии свища) – это зубчатая линия [21].
Рис. 16. Колоноскопия: постлучевой прямокишечно-влагалищный свищ
Рис. 17. Колоноскопия: выброс мочи из мочеточникового устья у пациентки с постлучевым пузырно-влагалищно-прямокишечным свищом
При постлучевых свищах важно оценить степень выраженности лучевого проктита. Обследование всего толстого кишечника имеет большое значение, поскольку позволяет диагностировать болезнь Крона, которая могла послужить причиной образования прямокишечно-влагалищного свища. При наличии у пациентки одноствольной или двуствольной колостомы исследование также выполняют через колостому в антеградном и ретроградном направлении. При этом важно оценить длину отводящей кишки, несущей свищ. У пациенток с постлучевыми свищами исследование также целесообразно сочетать с влагалищным и ректальным исследованием и выполнять под наркозом. При подозрении на рецидив онкологического заболевания биопсия краев свища является обязательной [7].
Проктография и ирригография
Методы исследования позволяют уточнить топографию свища при его трубчатом характере, обнаружить полости и затеки по ходу свища [8,18-20].
Функциональное исследование запирательного аппарата прямой кишки
Аноректальнюя манометрию, профилометрию и электромиографию мышц тазового дна целесообразно выполнять при низких прямокишечно-влагалищных свищах, при которых в патологический процесс вовлекаются элементы наружного и внутреннего анального сфинктера. Наиболее часто это акушерские свищи, являющиеся следствием разрыва промежности III степени, и воспалительные свищи вследствие вскрытия во влагалище так называемого «переднего» парапроктита.
Цель работы – оптимизировать алгоритм диагностики мочеполовых и кишечно-влагалищных свищей.
МАТЕРИАЛЫ И МЕТОДЫ
С 2012 по 2017 гг. нами была обследована группа пациенток из 31 больной с генитальными свищами. Алгоритм обследования пациенток включал 2 этапа: амбулаторный и стационарный. Амбулаторный этап обследования при первичном обращении пациентки включал влагалищное исследование и цистоскопию, при отсутствии выраженного болевого синдрома, а также УЗИ почек. Амбулаторный этап обследования позволял ориентироваться в виде свища, состояния тканей, планировать объем стационарного обследования и сроки оперативного вмешательства. УЗИ почек позволило выявить уретерогидронефротическую трансформацию при мочеточниковых свищах и выполнить дренирование почки у данной группы больных на предоперационном этапе. Стационарный этап обследования включал физикальное обследование, лучевые (УЗИ, экскреторная урография, ретроградная и антеградная пиелоуретерография, вагинография, цистография, фистулография, проктография, ирригография, КТ и магнитно-резонансная томография), эндоскопические (уретроцистоскопия, уретероскопия, гистероскопия, колоноскопия) и функциональные (комбинированное уродинамическое исследование и функциональное исследование запирательного аппарата прямой кишки) методы исследования. Обследование пациенток строилось по индивидуальному плану, который должен был дать ответы на следующие вопросы: определение топографии свища, оценка морфологического и функционального состояния органов и систем, вовлеченных в формирование свища. Ультразвуковое исследование и магнитно-резонансную томографию органов малого таза, цитологическое исследование мазков из влагалища и гистологическое исследование биоптатов края свища использовали для исключения онкологического заболевания, если свищ являлся следствием лечения такового.
РЕЗУЛЬТАТЫ
Структура свищей, обнаруженных при обследовании 31 больной, представлена в таблице 1.
Таблица 1. Структура свищей
| Вид свища | Количество больных |
|---|---|
| Пузырно-влагалищный свищ | 13 |
| Множественные пузырно-влагалищные свищи | 1 |
| Прямокишечно-влагалищный свищ | 1 |
| Сложный пузырно-влагалищно-прямокишечный свищ | 3 |
| Сложный пузырно-влагалищно-прямокишечный свищ и стриктура тазового отдела мочеточника | 1 |
| Сложный пузырно-влагалищно-толстокишечный свищ | 1 |
| Тонкокишечно-влагалищный свищ | 1 |
| Односторонний мочеточниково-влагалищный свищ | 6 |
| Двусторонние мочеточниково-влагалищные свищи | 1 |
| Комбинированный пузырно-мочеточниково-влагалищный свищ | 1 |
| Комбинированный пузырно-мочеточниково-влагалищный свищ и мочеточниково-влагалищный свищ | 1 |
| Уретро-влагалищный свищ | 1 |
У 26 пациенток генитальные свищи образовались в результате лечения онкогинекологической патологии, у 5 – в результате лечения доброкачественной гинекологической патологии. У 19 из 26 больных с онкогинекологической патологией свищи образовались в результате лечения рака шейки матки (73% онкогинекологических больных). У 15 больных свищи были травматической этиологии, у 16 – лучевой.
На амбулаторном этапе обследования у 8 больных с мочеточниково-влагалищными свищами обнаружена уретерогидронефротическая трансформация, потребовавшая дренирования почки на предоперационном этапе. У 3 больных выполнена чрезкожная пункционная нефростомия, у 3 больных – стентирование мочеточника, у 1 больной – стентирование обоих мочеточников, у 1 больной – чрезкожная пункционная нефростомия с одной стороны и стентирование мочеточника с другой
У 7 больных при цистоскопии и влагалищном исследовании были выявлены инородные тела в уретре, мочевом пузыре и влагалище. У 4 пациенток обнаружены нерассасывающиеся шовные лигатуры в области свища и в мочевом пузыре, у 1 больной – нерассасывающаяся шовная лигатура и мочевой камень, у 1 больной – «забытые» внутренние мочеточниковые стенты, мигрировавшие в мочевой пузырь, у 1 – фрагменты синтетических протезов (субуретральных слингов) в области уретровлагалищного свища.
Во всех случаях мочеточниково-влагалищных и комбинированных свищей использование ретроградной и антеградной пиелоуретерографии, фистулографии и вагинографии позволило уточнить топографию свища, его характер и протяженность стриктуры мочеточника. У двух больных мочеточниково-влагалщный свищ удалось выявить только при фистулографии, у 1 больной – при вагинографии.
У 5 пациенток с постлучевыми пузырно-влагалищными свищами, 2 пациенток с пузырно-влагалищно-прямокишечными свищами и 1 пациентки с пузырно-влагалищно-толстокишечным свищом при вагиноцистографии обнаружено снижении емкости мочевого пузыря менее 100 мл. Это в последующем заставило нас отказаться от выполнения фистулопластики у этих больных и выполнить аугментационную илеоцистофистулопластику или уретероилеокутанеостомию по Bricker.
При экскреторной урографии у 1 пациентки с пузырно-влагалищным свищом обнаружено полное удвоение мочевых путей с обеих сторон и у 1 пациентки с пузырновлагалищно-толстокишечным свищом – полное удвоение верхних мочевых путей с одной стороны. Во втором случае в последующем это потребовало выполнения реимплантации трех мочеточников при аугментационной илеоцистофистулопластики.
У 1 пациентки с пузырно-влагалищно-прямокишечным свищом была обнаружена ригидная шпора на задней поверхности прямой кишки на уровне свища, что довольно типично для постлучевых свищей [22-24].
ОБСУЖДЕНИЕ
Накопленный нами опыт обследования и лечения больных с генитальными свищами подтверждает целесообразность двухэтапного алгоритма диагностики. Амбулаторный этап обследования позволяет ориентироваться в топографии свища, состоянии тканей влагалища в области свища, планировать подготовку больных и сроки операции, выделить группу больных для дренирования почек на предоперационном этапе. На стационарном этапе обследования уточняют топографию свища и состояние органов и систем, вовлеченных в патологический процесс.
Большой удельный вес комбинированных и сложных свищей, многоэтапность реабилитации больных, сложность и нестандартность операций требуют от врача, занимающегося проблемой генитальных свищей знания всех смежных областей. Только такой подход позволяет выбрать правильную тактику и этапность лечения больных, обеспечить преемственность этапов реабилитации.
Считаем необходимым разработку и внедрение клинических рекомендаций по диагностике и лечению больных с генитальными свищами. Главный аргумент в пользу использования клинических рекомендаций состоит в том, что применение достижений современной доказательной медицины в клинической практике способствует повышению качества медицинской помощи, сокращает количество тяжелых и неизлечимых клинических ситуаций [25].
Следует подчеркнуть необходимость участия оперирующего хирурга во всех диагностических исследованиях, фотои видеофиксации получаемых данных для планирования этапности лечения, выбора операционного доступа с учетом полной информации о топографии свища. Мы считаем цистоскопию наиболее важным диагностическим методом и выполняем ее всем больным с мочеполовыми свищами. Правильно собранный анамнез, влагалищное исследование, пробы с красителями и цистоскопия позволяют поставить правильный диагноз в 90% случаев. Накопленный нами опыт также позволяет утверждать, что при мочеточниковых свищах только систематичное использование комплекса лучевых методов исследования (антеи ретроградная уретеропиелография, вагинография, фистулография, экскреторная урография или компьютерная томография с контрастированием) и уретероскопии позволяют правильно определить топографию, характер и высоту свища, а при ранних свищах – тип травмы мочеточника по классификации AAST и перспективы стентирования мочеточника для консервативного ведения мочеточникового свища. Всем больным с пузырно-влагалищными свищами (особенно, постлучевыми) мы рекомендуем выполнять цистовагинографию для точного определения и документации емкости мочевого пузыря. Хронический лучевой цистит с исходом в микроцистис не оставляет надежд на восстановление емкости мочевого пузыря в послеоперационном периоде, но может стать причиной рецидива свища или возникновения у больной тяжелой императивной симптоматики, пузырно-мочеточниковых рефлюксов и прогрессированию хронической почечной недостаточности. В такой клинической ситуации операцией выбора становится аугментационная илеоцистофистулопластика, а при наличии хронической почечной недостаточности или единственной функционирующей почки – уретероилекокутанеостомия по Bricker.
Колоноскопия и проктография являются базовыми методами диагностики у всех больных с прямокишечнои толстокишечно-влагалищными свищами. Мы убеждены, что при колоноскопии толстый кишечник должен быть обследован полностью для исключения болезни Крона и неспецифического язвенного колита, поскольку это позволяет избежать тактических ошибок в лечении. Выявление ригидной шпоры на задней поверхности прямой кишки на уровне свища заставляет отказаться от трансвагинального доступа и прибегнуть к аугментационной методике фистулопластики.
При пузырно-маточных и мочеточниково-маточных свищах обязательная оценка состояния матки и рубца на матке после кесарева сечения с помощью гистероскопии и УЗИ малого таза или МРТ малого таза.
Ушивание мочевого пузыря или выполнение уретероцистоанастомоза решает только задачу реконструкции мочевых путей. Часто у этих пациенток возникает необходимость пластики рубца на матке.
Генитальные свищи входят в медико-экономические стандарты лечения урологических,гинекологических и проктологических заболеваний. Наполнение стандартов диагностическими и лечебными услугами для врачей разных специальностей различается. Мы убеждены, что не должно быть «взгляда» уролога, гинеколога или проктолога на проблему генитальных свищей, а полноценная реабилитация больных с генитальными свищами возможна только при комплексном подходе, обеспечивающем анатомическое и функциональное восстановление смежных органов, вовлеченных в образование свища.
ЛИТЕРАТУРА
1. Елисеев Д.Э., Алексеев Б.Я., Качмазов А.А. Хирургическое лечение пузырновлагалищных свищей: эволюция концепции. РМЖ;2017(8):510–514.
2. Мажбиц А.М. Оперативная урогинекология. Л.: Медицина, 1964. 416 с.
3. de Quervan. Частная хирургическая диагностика для студентов и врачей. Саратов: Издание П.К. Галлера, 1911. 568 с.
4. Лоран О.Б., Липский В.С. Медицинская и социальная реабилитация женщин, страдающих пузырно-влагалищными свищами.Саратов: Приволжск. кн. изд-во, 2001. 110 с.
5. Кан Д.В. Руководство по акушерской и гинекологической урологии. М.: Медицина, 1986. 488 с.
6. Matthew P. Rutman, Larissa V. Rodrigues, Shlomo Raz. Vesicovaginal fistula: vaginal approach. In: Raz S., Rodriguez LV [Edit.] Female Urology, 3rd ed. WB Saunders, Philadelphia, Pa., P. 794-801.
7. Пушкарь Д.Ю., Касян Г.Р. Ошибки и осложнения в урогинекологии. М.: ГЭОТАР-Медиа, 2017. 384 с.
8.Шелыгин Ю.А., БлагодарныйЛ.А.Справочник по колопроктологии. М.:Литера,2012. 608 с. 9. O’Brien W.M., Lynch J.H. Simplification of double-dye test to diagnose various types of vaginal fistulas. Urology 1990;36(5):456.
10. Jason P. Gilleran, Philippe E. Zimmern. Urethrovaginal fistula. In: Raz S., Rodriguez LV [Edit.] Female Urology, 3rd ed. WB Saunders, Philadelphia, Pa., P. 794-801.
11. Пытель А.Я., Пытель Ю.А. Рентгенодиагностика урологических заболеваний. М.: Медицина, 1966. 480 с.
12. Lask D,Abarbanel J, Luttwak Z, ManesA, Mukamel E. Changing trendsin the management of iatrogenic ureteral injuries. J Urol 1995;154(5):1693-5.
13. Мартов А.Г., Меринов Д.С., Гурбанов Ш.Ш., Маслов С.А. Рентгеноэндоскопическое лечение мочеточниково-влагалищных и мочеточниково-маточных свищей. Consilium medicum 2007;9(4): 42-46.
14. МартовА.Г., ГурбановШ.Ш.,Степанов В.С.,КорниенкоС.И. Рентгеноэндоскопическая диагностика и лечение ятрогенных повреждений верхних мочевыводящих путей. Урология 2009;(2):25-32.
15.Kuhlman JE, Fishman EK.CT evaluation of enterovaginal and vesicovaginal fistulas. J Comput Assist Tomogr 1990;14(3):390-4.
16. Dicle O, Küçükler C. Pirnar T, Erata Y, Posaci C. Magnetic resonance imaging evaluation of incision healing aer cesarean sections. Eur Radiol 1997;7(1):31-4. doi:10.1007/s003300050103
17. Пучкова Н.В. Несостоятельный рубец на матке после кесарева сечения: диагностика, тактика ведения, репродуктивный прогноз: Дис. … канд. мед. наук. М., 2014. 126 с.
18. Воробьев Г.И. Основы колопроктологии. М.: 2006. 432 с.
19. Проценко В.М., Додица А.Н., Мурадов Б.Т. Хирургическое лечение толстокишечно-влагалищных свищей. М.: ПК НПО «Союзмединформ». 1993. 14 с.
20. Федоров В.Д., Дульцев Ю.В. Проктология. М.: Медицина, 1984. С. 107–114.
21. Андреас М. Кайзер. Колоректальная хирургия. М.: Бином; 2011. С. 382–387.
22. Bricker EM, Kraybill WG, Lopez MJ. Functional results aer postirradiation rectal reconstruction. World J Surg 1986;10(2):249-58.
23. Bricker EM, Johnston WD, Kraybill WG, Lopez MJ. Reconstructive surgery for the complications of pelvic irradiation. Am J Clin Oncol 1984;7(1):81-9.
24. Bricker EM,JohnstonWD, Patwardhan RV. Repair of postirradiation damage to colorectum: a progress report. Ann Surg 1981;193(5):555-64.
25. Найговзина Н.Б., Филатов В.Б., Бороздина О.А., Николаева Н.А. Стандартизация в здравоохранении. Преодоление противоречий законодательства, практики, идей. М.: ГЭОТАР-Медиа, 2015, 208 с.
| Прикрепленный файл | Размер |
|---|---|
| Скачать статью | 1.22 Мб |
Ключевые слова: свищ, лучевая терапия, урогинекология, диагностика, цистоскопия, колоноскопия
Урогенитальные свищи у женщин: 5-летний опыт работы в едином центре
Вступление: Урогенитальный свищ — одно из самых серьезных осложнений, которое может возникнуть в результате родов или урогенитальных операций. Это по-прежнему частая проблема в развивающихся странах. Урогенитальные свищи могут привести к серьезным медицинским, социальным и психологическим проблемам; таким образом оказывают серьезное влияние на жизнь девочек и женщин.Однако в развивающихся странах этим случаям все еще не уделяется должного внимания. Мы стремились оценить причинные факторы и обсудить лечение урогенитальных свищей.
Материалы и методы: Сорок два случая урогенитального свища, развившегося в течение 5-38 дней после родов, хирургии органов малого таза и акушерских процедур, были пролечены в течение 5 лет с 2003 по 2008 год. Среди них 37 пузырно-влагалищных свищей (88.1%), 4 маточно-пузырных свища (9,5%) и 1 чистый мочеточниково-влагалищный свищ (2,4%). Все пациенты были катетеризованы сразу после обращения, и катетер оставался на месте минимум на 3 недели перед хирургическим вмешательством.
Полученные результаты: Наиболее частой причиной пузырно-влагалищных свищей были затрудненные роды, тогда как другие разновидности свищей в основном были связаны с хирургическим вмешательством на органах малого таза.Самопроизвольное закрытие произошло в 3 случаях пузырно-влагалищной фистулы. Хирургическое вмешательство потребовалось 39 пациентам. Лоскут брюшины и мартиуса накладывались между линиями швов при трансабдоминальном и трансвагинальном доступах соответственно. Тридцать четыре свища (80,1%) закрылись с первой попытки. Смертности от хирургического вмешательства не было.
Заключение: Вазиковагинальный свищ — самый распространенный мочеполовой свищ.Затрудненные роды и их осложнения по-прежнему являются основной причиной их развития. Техника наложения перитонеального лоскута — успешный и эффективный метод лечения мочеполовой фистулы.
Вагинальный свищ — Симптомы и причины
Обзор
Влагалищный свищ — это аномальное отверстие, которое соединяет влагалище с другим органом, например, с мочевым пузырем, толстой или прямой кишкой.Ваш врач может описать это состояние как отверстие во влагалище, через которое стул или моча могут проходить через влагалище.
Вагинальные свищи могут развиться в результате травмы, хирургического вмешательства, инфекции или лучевой терапии. Какой бы ни была причина вашего свища, вам может потребоваться его закрытие у хирурга для восстановления нормальной функции.
Существует несколько видов вагинальных свищей:
- Пузырно-влагалищный свищ. Это отверстие, также называемое свищом мочевого пузыря, происходит между влагалищем и мочевым пузырем, и врачи видят его чаще всего.
- Уретеровагинальный свищ. Этот тип свищей возникает, когда между влагалищем и протоками, по которым моча от почек попадает в мочевой пузырь (мочеточники), образуется патологическое отверстие.
- Уретровагинальный свищ. При этом типе свищей, также называемых уретральными свищами, происходит отверстие между влагалищем и трубкой, по которой моча выводится из вашего тела (уретра).
- Ректовагинальный свищ. При этом типе свищей отверстие находится между влагалищем и нижней частью толстой кишки (прямой кишки).
- Коловагинальный свищ. При коловагинальном свище отверстие возникает между влагалищем и толстой кишкой.
- Энтеровагинальный свищ. При этом типе свищей отверстие находится между тонкой кишкой и влагалищем.
Продукты и услуги
Показать другие продукты Mayo ClinicУход за вагинальными свищами в клинике Мэйо
11 апреля 2020 г.
Показать артикулы- Ferri FF.Вагинальный свищ. В: Клинический советник Ферри, 2017 г. Филадельфия, Пенсильвания: Эльзевьер; 2017. https://www.clinicalkey.com. Доступ 25 января 2017 г.
- Cameron JL, et al. Лечение ректовагинальных свищей. В кн .: Современная хирургическая терапия. Филадельфия, Пенсильвания: Эльзевир; 2017. https://www.clinicalkey.com. Доступ 25 января 2017 г.
- Garely AD, et al. Свищи урогенитального тракта у женщин. http://www.uptodate.com/home. Доступ 25 января 2017 г.
- Толья MR. Ректовагинальные и ановагинальные свищи.http://www.uptodate.com/home. По состоянию на 26 января 2017 г.
- Berger MB, et al. Коловагинальные свищи: представление, оценка и лечение. Медицина женского таза и реконструктивная хирургия. 2016; 22: 355.
- Warner KJ. Allscripts EPSi. Клиника Майо. 25 ноября 2019 г.
Связанные
Продукты и услуги
Показать больше продуктов и услуг Mayo ClinicУрогенитальный свищ — обзор
Гинекологический свищ
В развитых странах абдоминальная хирургия, особенно полная абдоминальная гистерэктомия, является основной причиной мочеполовых свищей.В США пузырно-влагалищные свищи возникают в результате доброкачественной гинекологической хирургии (80%), акушерских осложнений (10%), операций по поводу злокачественных новообразований шейки матки, матки или яичников (5%) и лучевой терапии органов малого таза (5%). Из 166 случаев в Соединенном Королевстве 116 (69,9%) были связаны с хирургическим вмешательством и только 21 (12,6%) — с акушерством. Свищи, связанные с операциями акушеров-гинекологов, составляют примерно 80% всех мочеполовых свищей. Остальные 20% делятся между урологами, колоректальными, сосудистыми и общими хирургами.Поскольку гинекологическая хирургия является причиной большинства урогенитальных свищей, гинекологические хирурги должны иметь опыт в их выявлении и лечении. Большинство мочеполовых свищей, возникающих в результате гинекологических операций, возникают вторично по отношению к травмам мочевыводящих путей. Эти травмы могут возникнуть при хирургическом вмешательстве на тазу, которое проводят даже самые опытные хирурги. Большинство послеоперационных пузырно-влагалищных свищей вызваны травмой сосудов или нераспознанной цистотомией. Эти повреждения возникают в результате тупого рассечения мочевого пузыря во время мобилизации лоскута мочевого пузыря во время тотальной абдоминальной гистерэктомии.Этот маневр может привести к деваскуляризации или нераспознанному разрыву задней стенки мочевого пузыря. Это приводит к ишемии, некрозу тканей и, наконец, образованию свищей.
Предрасполагающие факторы риска пузырно-влагалищной фистулы включают в себя облучение органов малого таза, кесарево сечение, эндометриоз, предыдущие операции на органах малого таза или воспалительные заболевания органов малого таза, сахарный диабет, сопутствующую инфекцию, васкулопатию и употребление табака. Зарегистрированная частота пузырно-влагалищных свищей после гистерэктомии составляет примерно 1 случай на 1300 операций.Однако известно лишь несколько больших рядов, на которых можно основывать надежные оценки рисков. В исследовании, проведенном в Дублине, посвященном 17 случаям постгистерэктомических свищей, зарегистрированных за 15-летний период, расчетный риск фистулы составлял 1 из 605 для тотальной абдоминальной гистерэктомии, 1 из 571 для вагинальной гистерэктомии и 1 из 81 для радикальной гистерэктомии. В недавнем исследовании, проведенном в Финляндии, Harki-Siren et al. (1998) проанализировали частоту повреждений мочевыводящих путей в национальном масштабе. За период исследования было выполнено 62 379 гистерэктомий и зарегистрировано 142 повреждения мочевыводящих путей.Частота повреждения мочевого пузыря составила 1,3 на 1000 гистерэктомий. Частота пузырно-влагалищного свища составила 1 из 1200 процедур: 1 из 455 после лапароскопической гистерэктомии, 1 из 958 после тотальной абдоминальной гистерэктомии и 1 из 5636 после вагинальной гистерэктомии. Риск травмы мочеточника был выше при лапароскопических вмешательствах, чем при открытых.
Повреждения мочевого пузыря и уретры также являются известными осложнениями процедур по борьбе с недержанием мочи и процедур по поводу пролапса тазовых органов. В последнее время наблюдается рост этих типов свищей, что связано с популярностью многочисленных синтетических материалов, используемых для слинга и ремонта пролапса.Кобаши и др. (1999) рассмотрели случаи, в которых удаление слинга требуется после использования тканого полиэфирного слинга, обработанного введенным под давлением бычьим коллагеном (ProteGen, Boston Scientific, Neddick, MA). Тридцать четыре женщины за двухлетний период потребовали снятия слинга, у шести развился уретровагинальный свищ. Также известно несколько случаев периуретральной инъекции наполнителя, что привело к развитию свища шейки мочевого пузыря.
Лучевая терапия, применяемая при раке шейки матки или других злокачественных новообразованиях органов малого таза, в редких случаях может приводить к образованию свищей.Здоровые ткани передней стенки влагалища переносят дозы облучения до 8000 рад. Свищи могут впервые появиться во время курса лучевой терапии, обычно в результате некроза самой опухоли, или после завершения лечения. Поздние свищи возникают вторично после облитерирующего эндартериита , обычно в течение первых 2 лет. При планировании восстановления важно исключить рецидив злокачественного новообразования с помощью биопсии края свища. Из-за пониженной васкуляризации прилегающих тканей заживление нарушается, и это необходимо учитывать при планировании восстановления радиационно-индуцированного свища.
Ли и др. (1988) обследовали 303 женщины с мочеполовыми свищами, лечившихся в клинике Мэйо. Гинекологические операции составили 82%, акушерские осложнения — 8%, лучевая терапия — 6% и травмы или фульгурации — 4%. Семьдесят четыре процента свищей возникли в результате гинекологических операций по поводу доброкачественных заболеваний, чаще всего миомы, дисфункционального маточного кровотечения, пролапса, недержания мочи, карциномы in situ и эндометриоза. Свищи возникли после операции по поводу злокачественной опухоли у 42 пациентов (14%).В этот обзор вошли 53 пациента с уретровагинальными свищами, из которых 10 также имели пузырно-влагалищные свищи. Предыдущие события включали вагинальную операцию по поводу недержания мочи или цистоцеле, восстановление дивертикула уретры, лечение гинекологического рака и использование щипцов.
Хотя перевязка швов, вызывающая некроз, может привести к образованию свищей, простое наличие шва, вероятно, этого не делает. Используя модель кролика, Meeks et al. (1997) продемонстрировали, что наложение швов через влагалищную манжету и мочевой пузырь не было связано с развитием пузырно-влагалищной фистулы.Свищи после гистерэктомии обычно располагаются выше межуретрального гребня, медиальнее обоих отверстий мочеточника. В отличие от акушерских свищей массивная потеря тканей встречается редко.
Уретеровагинальные свищи в 90% случаев предшествуют доброкачественным гинекологическим операциям. Остальные 10% делятся на операции по поводу злокачественных заболеваний, лучевую терапию органов малого таза и акушерство.
Уретровагинальные свищи исторически были относительно редкими, хотя они становятся все более распространенными с ростом популярности синтетических мидуретральных слингов.Они также могут возникать после операции по поводу дивертикула уретры, передней кольпорафии, процедур подвешивания иглы или лучевой терапии. Некроз под давлением, который приводит к образованию уретровагинальной фистулы, редко, но может возникать в результате длительного дренирования мочевого пузыря с постоянным трансуретральным катетером Фолея.
Пузырно-маточные и пузырно-цервикальные свищи встречаются редко и обычно являются осложнением акушерских операций, чаще всего возникают после кесарева сечения.
Гинекологические пузырно-влагалищные и уретровагинальные свищи лучше всего классифицировать как простые или сложные.Осложненные уретровагинальные свищи — это те, которые поражают проксимальный отдел уретры и шейки мочевого пузыря, а также свищи, вызванные облучением. Осложненные пузырно-влагалищные свищи включают предшествующее облучение, злокачественные новообразования тазовых органов, нарушение длины влагалища размером более 3 см и свищи с участием треугольника.
Свищи: что такое свищи? Симптомы, лечение, диагностика свищей
Краткий обзор свищей
- Свищ — это соединение или отверстие, образующееся между двумя органами
- У женщин свищ может возникнуть в результате продолжительных родов, соединяющих мочевой пузырь и влагалище или прямую кишку и влагалище
- Свищи могут образовываться, когда прекращается кровоснабжение ткани, в результате чего ткань распадается
- При пузырно-влагалищных свищах (соединение между мочевым пузырем и влагалищем) неконтролируемое недержание мочи является вероятным симптомом
- При ректовагинальных свищах (соединение прямой кишки и влагалища) неконтролируемое недержание кала через влагалище является вероятным симптомом
- Свищи можно предотвратить и вылечить
Что такое свищи?
Свищ — это ненормальное соединение через туннельное отверстие между двумя органами или сосудами.Свищи могут возникать в разных частях тела. У женщин свищи, затрагивающие половые и мочевыводящие пути, являются наиболее распространенными и возникают из-за длительных или затрудненных родов, травм во время хирургических вмешательств на органах малого таза, инфекции, воспаления или лучевой терапии в области таза или гениталий.
Наиболее часто встречается свищ между мочевым пузырем и влагалищем (известный как пузырно-влагалищный свищ) и свищ между прямой кишкой и влагалищем (известный как ректовагинальный свищ).Пузырно-влагалищный свищ обычно связан с недержанием мочи или утечкой мочи во влагалище, что может быть довольно серьезным. Ректовагинальный свищ может привести к недержанию кала или утечке кала во влагалище.
Свищи могут поражать и другие половые органы:
- Шейный отдел (аномальное отверстие в шейке матки или в шее)
- Энтеровагинальный (между кишечником и влагалищем)
- Метроперитонеальный (между маткой и брюшной полостью)
- Ректо-маточный (между маткой и кишечником)
- Пузырно-маточный (между маткой и мочевым пузырем)
- Уретеровагинальные свищи (между мочеточником и влагалищем)
- Анальный свищ (небольшой туннель с внутренним отверстием в анальном канале и наружным отверстием в коже возле заднего прохода)
Каковы причины свищей?
Наиболее частой причиной соединения влагалища и мочевого пузыря в Соединенных Штатах является повреждение мочевого пузыря во время операции на органах малого таза, особенно гистерэктомии.Хотя симптом может проявиться сразу после операции, что-то их можно отложить на 1-2 недели. Ректовагинальный свищ может возникнуть после родов, связанных с большим разрывом влагалища.
В развивающихся странах свищи чаще всего связаны с продолжительными родами. Всемирная организация здравоохранения назвала свищи «самым драматическим последствием продолжительных или запущенных родов», «по оценкам, более 2 миллионов женщин во всем мире живут со свищами. В развивающихся странах проблема возникает во время продолжительных родов (продолжительностью от трех до трех лет). пять дней), когда будущий ребенок очень плотно прижимается к родовым путям матери, перекрывая кровоток к тканям между влагалищем и прямой кишкой и / или мочевым пузырем.Это заставляет ткани распадаться и гнить, позволяя образоваться отверстию.
Урогенитальные и колоректальные свищи также могут быть вызваны абортами; переломы костей таза; рак или лучевая терапия, направленная на область малого таза; абсцесс желез около прямой кишки; воспалительное заболевание кишечника, такое как болезнь Крона и язвенный колит; и инфицированные эпизиотомии после родов. Сексуальное насилие и изнасилование также могут быть фактором.
Каковы симптомы свищей?
Пузырно-влагалищный свищ или утечка между мочевым пузырем и влагалищем могут быть безболезненными, но могут вызвать неприятные проблемы с недержанием, которые невозможно контролировать, поскольку моча непрерывно капает во влагалище при попадании в мочевой пузырь.
Область гениталий также может болеть или инфицироваться, а также может возникать боль во время полового акта.
У женщин с ректовагинальным свищом или утечкой между прямой кишкой и влагалищем может наблюдаться отхождение из влагалища дурно пахнущего газа, стула или гноя, а также боль во время полового акта.
Другие симптомы, общие как для вагинальных свищей, так и для ректовагинальных свищей, включают:
- Частые инфекции
- Диарея
- Боль в животе
- Лихорадка
- Похудание
- Тошнота
- Рвота
Какие варианты лечения свищей?
Правильный медицинский уход делает свищи излечимыми и предотвратимыми.
Ваш врач захочет поговорить о симптомах и о том, что могло их вызвать. В рамках медицинского осмотра врач может проверить наличие инфекции мочевыводящих путей, провести анализы крови и использовать краситель, чтобы определить местонахождение всех участков утечки. Рентгеновский снимок или эндоскоп также могут использоваться, чтобы получить четкое представление и проверить все возможные повреждения тканей.
Свищи обычно не заживают сами по себе. Некоторые небольшие пузырно-влагалищные свищи, которые обнаруживаются на ранней стадии, можно лечить, помещая катетер в мочевой пузырь на время.Однако лечение большинства свищей — хирургическое вмешательство.
Чаще всего пузырно-влагалищный свищ можно исправить с помощью малоинвазивного влагалищного доступа. В некоторых случаях может быть предпочтительным минимально инвазивный лапароскопический, роботизированный или открытый хирургический доступ.
Во время операции врач проверит поврежденный участок на предмет целлюлита, отека или инфекции, а также удалит рубцовую ткань и обеспечит надлежащее кровоснабжение. После операции могут быть назначены антибиотики или другие лекарства.
Если у вас были диагностированы свищи или вы испытываете симптомы, связанные со свищами, свяжитесь с нами, чтобы записаться на прием к одному из наших урогинекологов, чтобы узнать больше о вариантах лечения.
Пузырно-влагалищный и мочеточниково-влагалищный свищ: основы практики, патофизиология, этиология
Автор
Сандип П. Васавада, доктор медицины Адъюнкт-профессор хирургии, Кливлендская клиника Медицинский колледж Лернера; Врач Центра женской урологии и реконструктивной хирургии мочеполовой системы, Институт урологии и почек им. Гликмана; Совместное назначение с Женским институтом клиники Кливленда
Сандип П. Васавада, доктор медицины, является членом следующих медицинских обществ: Американского урологического общества, Американской урологической ассоциации, Инженерного и урологического общества, Международного общества по борьбе с недержанием мочи, Общества уродинамики, женской тазовой медицины и урогенитальной медицины. Реконструкция
Раскрытие информации: Служить (г) в качестве директора, должностного лица, партнера, сотрудника, советника, консультанта или попечителя для: Medtronic, Axonics, BlueWind
Получил долю владения от NDI Medical, LLC для членства в экспертной комиссии; Получена плата за консультацию от аллергана за выступление и преподавание; Получил гонорар от компании medtronic за выступление и преподавание; Получил гонорар от boston Scientific за консультацию.для: Oasis Consumer Healthcare.
Соавтор (ы)
Рэймонд Р. Рэкли, доктор медицины Профессор хирургии клиники Кливленда Медицинский колледж Лернера; Штатный врач Центра невроурологии, женского тазового здоровья и женской реконструктивной хирургии, Урологического института Гликмана, клиники Кливленда, Центра семейного здоровья Бичвуд и Центра семейного здоровья Уиллоуби-Хиллз; Директор лаборатории биологии уротелия, Исследовательский институт Лернера, Клиника Кливленда
Раймонд Р. Ракли, доктор медицины, является членом следующих медицинских обществ: Американская урологическая ассоциация
Раскрытие информации: не подлежит разглашению.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Марк Джеффри Ноубл, доктор медицины Консультант, Урологический институт, Фонд клиники Кливленда
Марк Джеффри Ноубл, доктор медицины, является членом следующих медицинских обществ: Американского колледжа хирургов, Американской медицинской ассоциации, Американской ассоциации урологов, Медицинского общества Канзаса, Сигма Си, Общество почетных научных исследований, Общество университетских урологов, SWOG
. Раскрытие: нечего раскрывать.
Главный редактор
Брэдли Филдс Шварц, DO, FACS Профессор урологии, директор, Центр лапароскопии и эндоурологии, Департамент хирургии, Медицинский факультет Университета Южного Иллинойса
Брэдли Филдс Шварц, DO, FACS является членом следующих медицинских обществ: Американский колледж хирургов, Американская урологическая ассоциация, Ассоциация военных остеопатических врачей и хирургов, Эндоурологическое общество, Общество лапароэндоскопических хирургов, Общество университетских урологов
Раскрытие информации: Служить (d) в качестве директора, офицера, партнера, сотрудника, советника, консультанта или попечитель: Совет директоров Общества эндоурологов; Избранный президент Северо-Центральная секция Американской ассоциации урологов
Служить (d) в качестве докладчика или члена бюро докладчиков для: Cook Medical.
Дополнительные участники
Майкл Грассо, III, доктор медицины Профессор и заместитель председателя отделения урологии Нью-Йоркского медицинского колледжа; Директор отделения трансплантации почки, родственной живым людям, Вестчестерский медицинский центр; Директор эндоурологии больницы Ленокс Хилл
Майкл Грассо, III, доктор медицинских наук, является членом следующих медицинских обществ: Американской медицинской ассоциации, Американской урологической ассоциации, эндоурологического общества, Международного общества урологов, Медицинского общества штата Нью-Йорк, национального Фонд почек, Общество лапароэндоскопических хирургов
Раскрытие информации: Получено вознаграждение от Karl Storz Endoscopy за консультацию.
Симптомы, причины, диагностика и хирургия
Обзор
Что такое пузырно-влагалищный свищ?
Свищ — это нежелательное отверстие, которое образуется между двумя частями тела. Причины свищей могут включать инфекции, травмы и воспаления. Они могут возникать во многих частях тела.
Пузырно-влагалищный свищ — это отверстие, которое образуется между мочевым пузырем и стенкой влагалища. В результате моча выходит из влагалища, иногда слегка, но может быть устойчивой, если свищ большой. Это состояние не только является серьезной медицинской проблемой, но и очень расстраивает. Утечка неприятна и может плохо пахнуть.
Симптомы и причины
Что вызывает пузырно-влагалищный свищ?
Пузырно-влагалищные свищи часто являются осложнением после операции по лечению проблем в мочевом пузыре или влагалище.Они также могут быть связаны с гинекологическим раком либо в результате самого заболевания, либо иногда как побочный эффект лучевой терапии или хирургического вмешательства для лечения рака. Очень тяжелые или повторяющиеся инфекции мочевыводящих путей также могут иногда приводить к свищам, но это случается редко.
Диагностика и тесты
Как диагностируют пузырно-влагалищные свищи?
Большинство пузырно-влагалищных свищей развиваются вскоре после операции, и пациенты будут жаловаться на частое мочеиспускание.
Ваш поставщик медицинских услуг, как правило, проводит тщательный физический осмотр местности, чтобы узнать больше. На основании того, что они обнаружат, можно заказать визуализационные тесты. Наиболее распространенными тестами являются рентгеновский снимок таза или компьютерная томография (компьютерная томография), в которой используется краситель (также называемый контрастом) для выделения тканей в этой части тела, что упрощает определение источника проблема. Краситель вводится через вену или через катетер, введенный в мочевой пузырь. Ваш врач, вероятно, также осмотрит мочевой пузырь с помощью прицела.
Ведение и лечение
Как лечат пузырно-влагалищные свищи?
Единственный способ исправить пузырно-влагалищные свищи — это закрыть отверстие. Иногда необходимы дополнительные процедуры, чтобы устранить первопричину проблемы, например, повреждение мочевого пузыря.
Операция по исправлению пузырно-влагалищных свищей в целом очень успешна. Однако женщины, у которых свищ возникает из-за такого заболевания, как рак, могут не иметь такого хорошего результата.
Большинству женщин потребуется установить катетер в мочевой пузырь на несколько недель, пока заживет хирургическая область.
Вагинальный свищ: типы, симптомы, причины, лечение
Что такое вагинальный свищ?
Влагалищный свищ — это необычное отверстие, соединяющее влагалище с другим органом.Например, вагинальный свищ может связывать ваше влагалище с вашим:
- Мочевой пузырь (пузырно-влагалищный свищ)
- Мочеточники, трубки, по которым моча от почек попадает в мочевой пузырь (мочеточниково-влагалищный свищ)
- Уретра, трубка, по которой проходит ваша моча. мочиться из мочевого пузыря и за пределы тела (уретровагинальный свищ)
- Прямая кишка, нижняя часть толстой кишки (ректовагинальный свищ)
- Толстая кишка или толстая кишка (коловагинальный свищ)
- Тонкая кишка (энтеровагинальный свищ)
Вагинальный Симптомы свища
Вагинальный свищ обычно не вызывает боли, но может вызвать некоторые проблемы, требующие медицинской помощи.Если у вас пузырно-влагалищный свищ (отверстие между влагалищем и мочевым пузырем), моча будет постоянно вытекать из мочевого пузыря во влагалище. Это может привести к тому, что вы не сможете контролировать мочеиспускание (недержание мочи).
Кроме того, ваши половые органы могут инфицироваться или болеть, и вы можете испытывать боль во время полового акта.
Другие симптомы вагинальных свищей включают:
Причины вагинального свища
Чаще всего виновником является повреждение тканей из-за таких факторов, как:
Диагностика влагалищного свища
Ваш врач проведет тазовый осмотр и спросит о вашей истории болезни, чтобы узнайте, есть ли у вас факторы риска свищей, например недавняя операция, инфекция или облучение органов малого таза.
Они также могут заказать некоторые тесты, в том числе:
- Тест красителя. Ваш врач наполнит ваш мочевой пузырь раствором красителя. Они попросят вас покашлять или давить. Если у вас вагинальный свищ, краситель просачивается во влагалище.
- Цистоскопия. Ваш врач использует тонкое устройство, называемое цистоскопом, чтобы заглянуть в мочевой пузырь и уретру на предмет повреждений.
- Рентген:
- Ретроградная пиелограмма. Это специальный тест, при котором краситель вводится через мочевой пузырь в мочеточники.Рентген может показать, есть ли утечка между мочеточником и влагалищем.
- Фистулограмма. Это рентгеновский снимок вашего свища. Он может показать вашему врачу, есть ли у вас один или несколько свищей и могут ли быть затронуты другие органы малого таза.
- Гибкая ректороманоскопия. Ваш врач осматривает ваш задний проход и прямую кишку с помощью сигмоидоскопа (тонкой гибкой трубки с крошечной видеокамерой на конце).
- КТ урограмма. Вам введен краситель в вену, а компьютерная томография позволяет получить изображения влагалища и мочевыводящих путей.
- МРТ таза. Магнитное поле и радиоволны позволяют детально сфотографировать вашу прямую кишку и влагалище, чтобы показать детали ректовагинальной фистулы.
Лечение вагинальных свищей
Некоторые свищи заживают сами по себе. Если это небольшой свищ мочевого пузыря, ваш врач может попробовать ввести в мочевой пузырь небольшую трубку, называемую катетером, чтобы слить мочу и дать свищу время на само заживление.
Они также могут использовать специальный клей или пробку из натуральных белков, чтобы запечатать или заполнить свищ.Также вам могут прописать антибиотик для лечения инфекции, вызванной свищом.
Многим людям со свищами требуется операция. Какую операцию вам сделают, зависит от типа свища и места его расположения. Это может быть лапароскопическая операция, при которой врач делает небольшие надрезы (надрезы) и вставляет камеры и инструменты. Или это может быть операция на брюшной полости, когда вам делают обычный разрез с помощью инструмента, называемого скальпелем.
В случае вагинального свища, который соединяется с прямой кишкой, ваш врач может:
- Пришить специальный пластырь над свищом
- Взять ткань из другого места вашего тела, чтобы закрыть ее
- Сложите лоскут здоровой ткани над свищом
- Исправьте мышцы заднего прохода, если они повреждены.
Осложнения влагалищных свищей
Вагинальные свищи могут быть неприятными и неприятными, когда они протекают и вызывают неприятный запах.

