Стрептодермия — лечение у детей и взрослых
Так как стрептококки патогенны не только для кожи, заболевание может сопровождаться нарушением работы почек и сердечно-сосудистой системы, аллергией и аутоиммунными патологиями. Запущенная сухая стрептодермия может привести к развитию микробной экземы.
Лечение стрептодермии должен проводить квалифицированный врач-дерматолог, который, разработает эффективную схему терапии с учетом индивидуальных особенностей организма. Команда профессиональных врачей НИАРМЕДИК на основании микроскопического и микологического исследований поставит точный диагноз и проведет квалифицированное лечение и профилактику болезни.
Чтобы записаться на прием, позвоните нам по многоканальному телефону, или заполните простую форму на сайте.
Наши преимущества
Высокое качество лечения
НИАРМЕДИК – лидер отечественной медицины и фармацевтики, первая сеть частных российских клиник, получившая премии «Признание потребителей» и «Знак качества». Среди медицинского персонала врачи первой и высшей категорий, обладатели ученых степеней, специалисты с большим опытом работы в отечественных и зарубежных медучреждениях.
Среди медицинского персонала врачи первой и высшей категорий, обладатели ученых степеней, специалисты с большим опытом работы в отечественных и зарубежных медучреждениях.
Оперативность и достоверность анализов
В собственной лаборатории проводится более 1500 исследований, в том числе и диагностика стрептодермии (бактериологический анализ на посев, микроскопия мазка, взятого из пораженной кожи). Достоверность результатов гарантируют несколько уровней контроля качества.
Диагностика и лечение стрептодермии в НИАРМЕДИК
Симптомы стрептодермии проявляются кожной сыпью и воспалительными процессами. Острое поражение кожи имеет тенденцию быстро распространяться. Поэтому при появлении зуда и пузырей – первых признаков стрептодермии, необходимо срочно обратиться к врачу. Для подтверждения диагноза дерматолог назначает микроскопическую и микологическую диагностику чешуек кожи.
Частое явление – стрептодермия у грудничка, особенно, если ребенок продолжительное время находится в мокрых пеленках. Заболевание эффективно лечится, если не затягивать визит к врачу, и обратиться за помощью к специалисту на начальной стадии болезни. При этом самочувствие малыша не страдает, побочных явлений лечение не вызывает, так как в начале заболевания можно обойтись и без приема лекарственных средств внутрь, используя местные препараты.
Заболевание эффективно лечится, если не затягивать визит к врачу, и обратиться за помощью к специалисту на начальной стадии болезни. При этом самочувствие малыша не страдает, побочных явлений лечение не вызывает, так как в начале заболевания можно обойтись и без приема лекарственных средств внутрь, используя местные препараты.
В качестве местного лечения стрептодермии на руках и ногах применяются антисептики и антибиотики в форме мази. Фармпрепараты снижают воспалительный процесс и угнетают деятельность микробов.
При распространенной стрептодермии пациентам назначают антибиотики пенициллинового ряда, антибиотики группы макролидов или других групп (внутримышечно или внутривенно). Если стрептодермия локализуется на лице, пациента могут беспокоить незаживающие заеды, которые рекомендуется смазывать 1-2% азотнокислым серебром.
Одна из причин стрептодермии – ослабленный иммунитет, поэтому врач назначает общеукрепляющие лекарственные средства, витаминные комплексы и ультрафиолетовое облучение.
Длительность лечения зависит от степени поражения кожи, а также локализации. В большинстве случаев лечение занимает 7-10 дней, но при тяжелой степени заболевания антисептики необходимо использовать до полной эпителизации кожи.
Мы возвращаем людям здоровье!
При первых симптомах заболевания, обращайтесь в НИАРМЕДИК. Клиники работают и в выходные, и в праздничные дни. Мы ждем в любое удобное для вас время!
Стрептодермия у детей — причины, симптомы, диагностика и лечение
Стрептодермия у детей – группа стрептококковых инфекций кожи, характеризующихся высокой контагиозностью и наличием первичных элементов – фликтен. Стрептодермия у детей начинается с появления на коже пузырьков, заполненных секретом, которые затем превращаются в гнойнички и подсыхают в корочки. Элементы склонны к периферическому росту; на месте отделившейся корочки остается пятно. Стрептодермия у детей диагностируется детским дерматологом на основании клинической картины и бактериологического посева. В лечении стрептодермии у детей используются местная обработка кожи противомикробными мазями и анилиновыми красителями; системная антибактериальная и иммуномодулирующая терапия; УФО, вскрытие фликтен.
Стрептодермия у детей диагностируется детским дерматологом на основании клинической картины и бактериологического посева. В лечении стрептодермии у детей используются местная обработка кожи противомикробными мазями и анилиновыми красителями; системная антибактериальная и иммуномодулирующая терапия; УФО, вскрытие фликтен.
Общие сведения
Стрептодермия у детей – общее понятие, объединяющее различные формы стрептококковых пиодермитов с преимущественным поражением гладкой кожи. К группе стрептодермий относятся стрептококковое импетиго, буллезное импетиго, щелевидное импетиго (заеда, ангулярный стоматит), простой лишай (сухая стрептодермия у детей), турниоль (импетиго ногтевых валиков), стрептококковая опрелость (интертригинозная стрептодермия у детей), эктима обыкновенная, поверхностная паронихия, сифилоподобное папулезное импетиго, хроническая диффузная стрептодермия.
В детском возрасте встречаются не все из перечисленных форм стрептококковой инфекции, однако распространенность стрептодермии достигает 50-60% от всех пиодермий.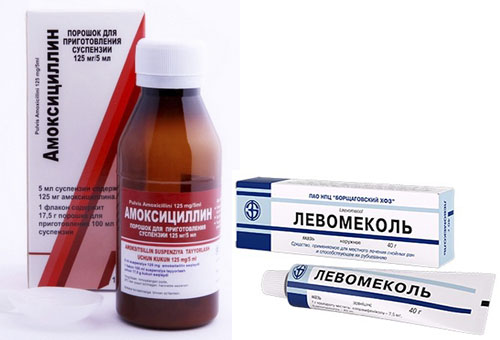 Высокая степень заразности и нередко рецидивирующий характер течения делают проблему профилактики и лечения стрептодермий у детей актуальной для педиатрии и детской дерматологии.
Высокая степень заразности и нередко рецидивирующий характер течения делают проблему профилактики и лечения стрептодермий у детей актуальной для педиатрии и детской дерматологии.
Стрептодермия у детей
Причины стрептодермии у детей
Возбудителем стрептодермии у детей является гемолитический стрептококк, который часто выступает в содружестве со стафилококком. В целом эти возбудители представляют собой типичных представителей условно-патогенной микробной флоры кожного покрова. Хорошо развитый местный иммунитет, ненарушенные кожные покровы, нормальное функционирование иммунной системы сдерживает распространение и размножение стрептококка.
Развитию стрептодермии у детей всегда предшествует нарушение целостности кожного покрова (ранки, ссадины, царапины, расчесы, укусы насекомых, потертости и пр.), изменение местного и общего иммунитета. Более упорное течение стрептодермии наблюдается у детей, страдающих хроническими кожными заболеваниями (дерматитами, дерматомикозами, экземой, чесоткой, педикулезом, почесухой), аллергией, сахарным диабетом, ринитами и отитами с выделениями из носовых ходов и ушных раковин, раздражающими кожу. Нарушение иммунологической реактивности наблюдается у недоношенных и часто болеющих детей, при общих инфекциях, диспепсии, гипотрофии, анемии, авитаминозе, гельминтозах и пр. Возникновению и распространению стрептодермии у детей может способствовать плохой уход, несоблюдение правил личной гигиены, локальное воздействие низких или высоких температур (обморожения или ожоги), отсутствие лечения, постоянные контакты пораженных участков кожи с водой.
Нарушение иммунологической реактивности наблюдается у недоношенных и часто болеющих детей, при общих инфекциях, диспепсии, гипотрофии, анемии, авитаминозе, гельминтозах и пр. Возникновению и распространению стрептодермии у детей может способствовать плохой уход, несоблюдение правил личной гигиены, локальное воздействие низких или высоких температур (обморожения или ожоги), отсутствие лечения, постоянные контакты пораженных участков кожи с водой.
Стрептодермия у детей нередко протекает в виде эпидемической вспышки в детском коллективе (детском саду, школе, лагере, детских секциях). Источником инфекции выступает больной стрептодермией ребенок; заражение окружающих происходит при тесном контакте – совместном использовании игрушек, посуды, полотенец, постельного белья, поцелуях и т. д. Инкубационный период при стрептодермии у детей может составлять от 2-х до 10 дней.
Симптомы стрептодермии у детей
Стрептококковое импетиго у детей
Излюбленной локализацией воспаления у детей является кожа лица, кистей и других открытых участков кожи.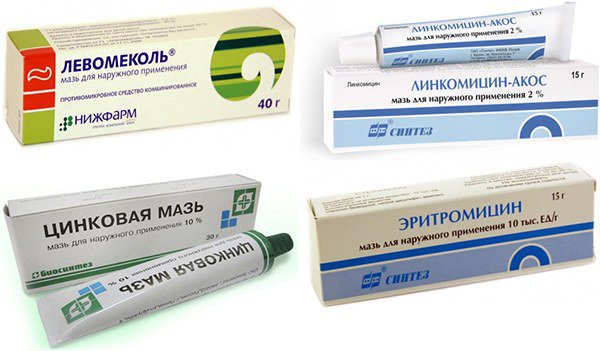 Заболевание начинается с появления на гиперемированном фоне или внешне не измененной коже первичного морфологического элемента стрептодермии – фликтены диаметром от 1 до 2-3 мм, окруженной воспалительным ободком. Вначале фликтена представляет собой напряженный пузырек, который вскоре становится дряблым, а его содержимое из светлого серозного превращается в мутное или гнойное. В дальнейшем фликтены подсыхают в корочки медово-желтого цвета, после слущивания которых остается розовое пятно.
Заболевание начинается с появления на гиперемированном фоне или внешне не измененной коже первичного морфологического элемента стрептодермии – фликтены диаметром от 1 до 2-3 мм, окруженной воспалительным ободком. Вначале фликтена представляет собой напряженный пузырек, который вскоре становится дряблым, а его содержимое из светлого серозного превращается в мутное или гнойное. В дальнейшем фликтены подсыхают в корочки медово-желтого цвета, после слущивания которых остается розовое пятно.
Отдельные фликтены могут быть изолированы друг от друга участками здоровой кожи или увеличиваться в размерах за счет роста по периферии и сливаться. Развитие элементов сопровождается сильным зудом, из-за чего дети расчесывают кожу, распространяя инфекцию на здоровые участки, где образуются новые фликтены. Длительность течения стрептодермии у детей составляет 3-4 недели.
Щелевидное импетиго у детей
Данная форма стрептодермии у детей также носит название заеды или ангулярного стоматита.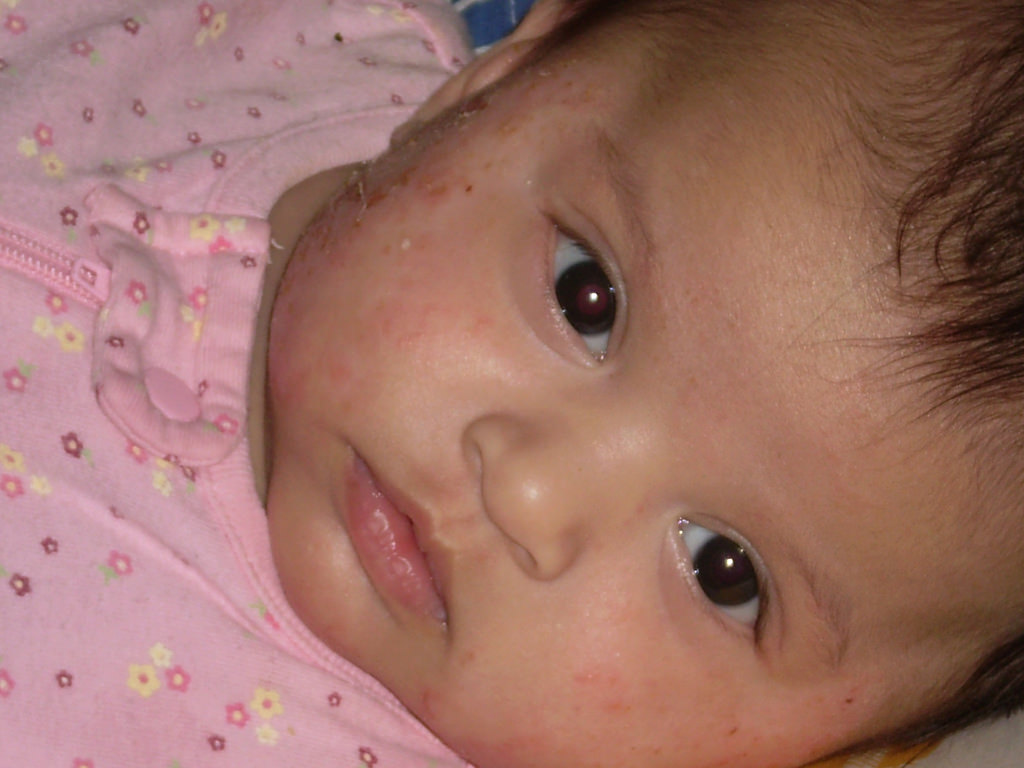 Фликтены обычно локализуются в уголках рта, реже — у крыльев носа или в уголках глаз. На месте вскрывшихся пузырей образуются неглубокие трещины, покрытые корочками желтоватого цвета.
Фликтены обычно локализуются в уголках рта, реже — у крыльев носа или в уголках глаз. На месте вскрывшихся пузырей образуются неглубокие трещины, покрытые корочками желтоватого цвета.
Данный вид стрептодермии у детей протекает с зудом в области рта, слюнотечением, жжением, болью при приеме пищи. Затяжному течению щелевидного импетиго способствует кариес, ринит, конъюнктивит, привычка облизывать губы. Инфекция легко передается через поцелуи, общую посуду, поэтому часты семейные случаи заболевания.
Простой лишай у детей
Эта форма стрептодермии у детей относится к сухой разновидности стрептококкового импетиго, т. е. протекает без образования фликтен. Инфекция поражает лицо (периоральную область, щеки, подбородок), реже – кожу туловища и конечностей.
При этом в очагах поражения образуются отграниченные очаги круглой или овальной формы бело-розового цвета, покрытые мелкими сухими чешуйками. После пребывания на солнце элементы уменьшаются или исчезают полностью, однако пораженные участки кожи пигментированы слабее, из-за чего кожа приобретает пестрый вид.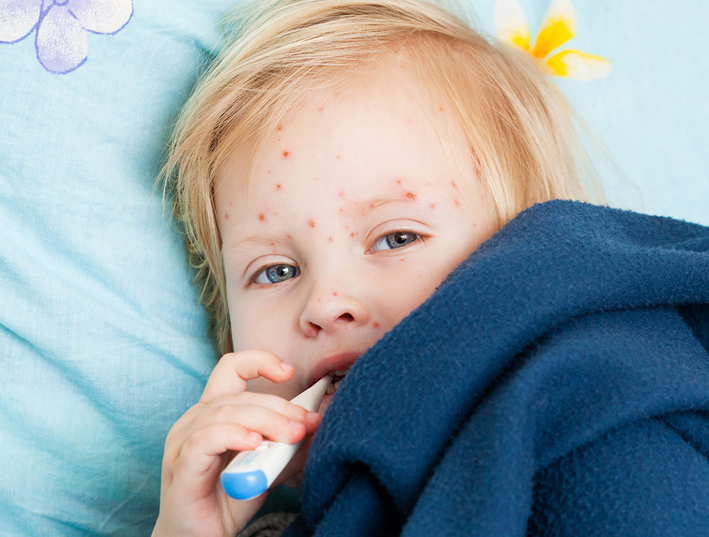
Сухая стрептодермия у детей обычно возникает осенью или весной, часто в виде эпидемических вспышек в детских коллективах.
Стрептококковая опрелость у детей
При интертригинозной стрептодермии у детей воспалительные элементы располагаются в складках живота, пахово-бедренной, межъягодичной, подмышечной области, за ушными раковинами. Первичные элементы – фликтены сливаются в мокнущие эрозированные поверхности. Очаги поражения имеют ярко-розовый цвет, фестончатые границы и ободок по периферии. Вокруг основного очага располагаются отсевы в виде отдельных элементов, находящихся на разных стадиях эволюции (везикул, пустул, корок).
В кожных складках нередко образуются болезненные трещины и эрозии, резко нарушающие самочувствие ребенка. Этот клинический вариант стрептодермии у детей склонен к хронизации, часто отягощается присоединением вторичной грибковой инфекции.
Вульгарная эктима у детей
Вульгарная эктима у детей относится к глубоким стрептодермиям кожи.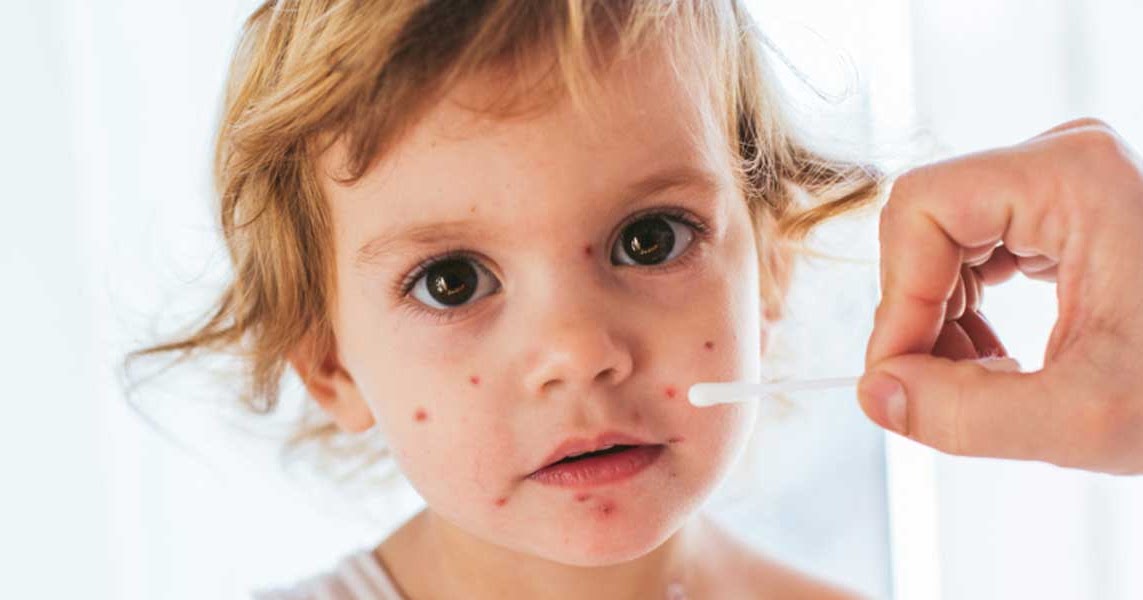 В большинстве случаев развивается у ослабленных и часто болеющих детей, при плохом гигиеническом уходе за кожей, зудящих дерматозах. Элементы стрептодермии локализуются на голенях, бедрах, ягодицах, пояснице, реже — верхних конечностях и туловище.
В большинстве случаев развивается у ослабленных и часто болеющих детей, при плохом гигиеническом уходе за кожей, зудящих дерматозах. Элементы стрептодермии локализуются на голенях, бедрах, ягодицах, пояснице, реже — верхних конечностях и туловище.
Вначале в месте внедрения инфекции образуется фликтена или пустула с серозно-кровянистым или серозно-гнойным содержимым, которая быстро подсыхает в мягкую желтовато-бурую корку. При снятии корки обнажается глубокая, болезненная язва, дно которой покрыто грязно-серым налетом. Через 2– 4 недели на месте язвы образуется пигментированный рубец.
К тяжелой форме язвенной стрептодермии у детей относятся прободающая и некротическая (гангренозная) эктима: в этих случаях язвы могут проникать глубоко в дерму и подкожно-жировую основу.
Рассмотренные выше формы стрептодермии у детей нередко сопровождаются нарушением общего состояния, повышением температуры, регионарным лимфаденитом.
Диагностика стрептодермии у детей
Диагностика стрептодермии у детей относится к компетенции детского дерматолога. Опытный специалист может определить клинический вариант стрептодермии у ребенка, основываясь на клинических проявлениях инфекции кожи (наличии типичных морфологических элементов — фликтен, корок, трещин, эрозий, язв).
Опытный специалист может определить клинический вариант стрептодермии у ребенка, основываясь на клинических проявлениях инфекции кожи (наличии типичных морфологических элементов — фликтен, корок, трещин, эрозий, язв).
Для подтверждения диагноза стрептодермии у детей и исключения заболеваний со сходными кожными проявлениями выполняется микроскопическое исследование соскобов с кожи на грибы, бактериологический посев отделяемого, производится осмотр кожи под лампой Вуда.
Дифференциальная диагностика стрептодермии у детей проводится с простым герпесом, ветрянкой, стафилококковой пиодермией, пузырчаткой новорожденных, кандидозом кожи, экземой. Вульгарную эктиму следует отличать от сифилитических язв, колликвативного туберкулеза кожи, для чего проводится RPR-тест и туберкулиновые пробы.
При рецидивирующем течении стрептодермии у детей необходимо обследование ЖКТ (консультация детского гастроэнтеролога, копрограмма, ФГДС, УЗИ органов брюшной полости, анализ кала на яйца гельминтов и т. д.).
д.).
Лечение стрептодермии у детей
В зависимости от тяжести течения стрептодермии у детей лечение может включать системную терапию или ограничиваться только местными процедурами. При назначении системной терапии используются антибиотики пенициллинового ряда (амоксиклав, флемоксин-солютаб) и макролиды (сумамед), пробиотики, поливитамины, иммуномодулирующая терапия, УФОК.
Местное наружное лечение стрептодермии у детей предполагает вскрытие фликтен, обработку пораженных участков кожи спиртовыми растворами анилиновых красителей и антисептиками, наложение мазевых повязок (с левомеколем, эритромициновой, линкомициновой мазью).
При вульгарной эктиме местно на язвенные элементы проводятся аппликации ферментов до полного очищения от гноя; затем накладываются повязки с противомикробными мазями. Окружающий инфильтрат смазывают ихтиоловой или ихтиоло-камфорной мазью, винилином и др. В стадии эпителизации язвы проводится физиолечение — УФО, УВЧ, лазеротерапия.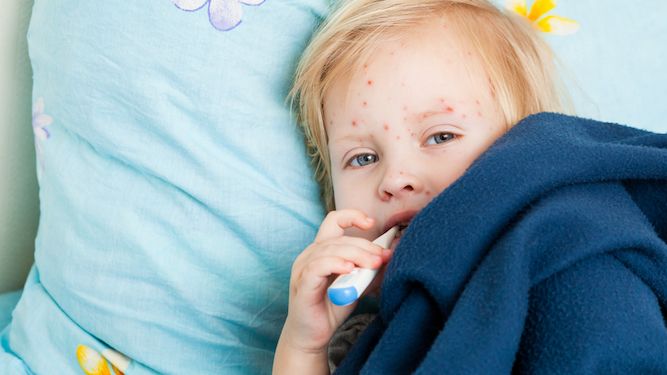
Дети, больные стрептодермией, должны быть изолированы от коллектива; на контактных лиц накладывается 10-дневный карантин. В течение всего времени заболевания исключаются контакты пораженных участков кожи с водой.
Прогноз и профилактика стрептодермии у детей
В большинстве случаев стрептодермия у детей поддается полному излечению. Рецидивирующее, хроническое или тяжелое течение стрептодермии наблюдается у ослабленных и социально неблагополучных детей.Профилактические меры предполагают содержание кожных покровов ребенка в чистоте, исключение микротравм кожи, лечение дерматозов и сопутствующих соматических заболеваний. Ввиду высокой контагиозности стрептодермии необходимо своевременное выявление и изоляция заболевших детей педиатром, работающим в детском учреждении.
Терапия стрептодермии в домашних условиях у детей и взрослых
Стрептодермия — это инфекционная болезнь. Чаще всего таким недугом страдают люди с ослабленным иммунитетом и хроническими заболеваниями, а также дети. Существует несколько схем терапии этого заболевания, возможно лечение стрептодермии в домашних условиях.
Существует несколько схем терапии этого заболевания, возможно лечение стрептодермии в домашних условиях.
Характеристика стрептококка
Бактерия стрептококка постоянно присутствует на нашей коже. Благодаря иммунитету стрептококк не может проникнуть внутрь и вызвать воспаление. Если на коже присутствуют даже незначительные повреждения в виде царапин или у человека ослаблен иммунитет, бактерия проникает в подкожные слои.
Стрептококк вызывает такое заболевание, как стрептодермия, лечение, фото, симптомы и диагностика которой описаны ниже. Стрептодермия опасна тем, что стрептококк группы А является патогенным для почек и сердца и может вызвать аллергию или аутоиммунные заболевания.
Любопытные факты о стрептодермии
- Кроме стрептодермии, стрептококк является причиной ангины, бронхита, менингита и многих других заболеваний.
- Среди детских дерматологических заболеваний по распространенности лидирует стептодермия.
- Стрептококк вызывает около половины всех кожных заболеваний.

- Стрептодермия чаще встречается в южных странах с субтропическим и тропическим климатом.
Сухая стрептодермия или лишай
Сухая стрептодермия, симптомы и лечение которой отличаются от других форм заболевания, вызывается также бактерией стрептококка. В простонародье её принято называть лишаем. Она легко распространяется между людьми. При своевременном лечении сухая стрептодермия не оставит следов на коже. Положительный результат при лечении дают как медикаментозные, так и народные средства.
Из причин заболевания можно выделить укусы насекомых, плавание в бассейне с заражённой водой, тонкий эпидермис. Передаваться сухая стрептодермия может через одежду, руки, игрушки. Весной, когда снижается иммунитет и не хватает витаминов, намного чаще встречается сухая стрептодермия. Лечение в домашних условиях необходимо проводить одновременно с приемом препаратов для повышения иммунитета.
Это заболевание представляет собой сухие пятна до 5 сантиметров в диаметре — белые или розовые, покрытые коркой. Чаще всего поражёнными оказываются лицо, уши, нижняя челюсть, реже заболевание встречается на спине и конечностях. Сухая стрептодермия быстро развивается, температура тела не повышается, возникает зуд.
Чаще всего поражёнными оказываются лицо, уши, нижняя челюсть, реже заболевание встречается на спине и конечностях. Сухая стрептодермия быстро развивается, температура тела не повышается, возникает зуд.
Отличить сухую стрептодермию от грибковых заболеваний позволяет диагностика с помощью посева биологического материала. Для лечения врач назначает курс антибиотиков, витаминов. Поражённые участки кожи обрабатывают дезинфицирующими препаратами — такими, как фукорцин, йод, зелёнка, а затем мазями, содержащими антибиотики.
Народная медицина предлагает множество рецептов от такого заболевания, как сухая стрептодермия. Лечение в домашних условиях можно проводить спиртовыми настойками коры бузины, календулы, грецкого ореха.
Пятна, остающиеся на коже после выздоровления, через некоторое время исчезают.
Стрептодермия у взрослых
У взрослых стрептодермия редко возникает вследствие ран кожи, скорее она может появиться как вторичная инфекция. Также она может передаваться контактным путём от инфицированных взрослых и детей, через общие вещи.
У взрослых заболевание протекает легче, чем у детей. За три недели может пройти стрептодермия у взрослых, лечение которой проводилось без медикаментов. Запущенное заболевание может распространиться по всей коже.
Болезненные ощущения при стрептодермии у взрослых практически отсутствуют, только при попадании инфекции на язвы может возникнуть воспаление и повышение температуры. В острой стадии заболевания появляются зуд и жжение. У больных сахарным диабетом процесс заживления может растянуться на несколько месяцев.
Самая большая ошибка, которую совершают взрослые при лечении стрептодермии – это отказ от похода к врачу в пользу самолечения. Как правило, лечение стрептодермии в домашних условиях антибактериальными препаратами до проведения диагностики может изменить клиническую картину, что впоследствии затруднит постановку точного диагноза.
Лечение должно проводиться комплексно, при отсутствии противопоказаний врач назначает физиопроцедуры. Запрещается контактировать с химическими веществами и водой.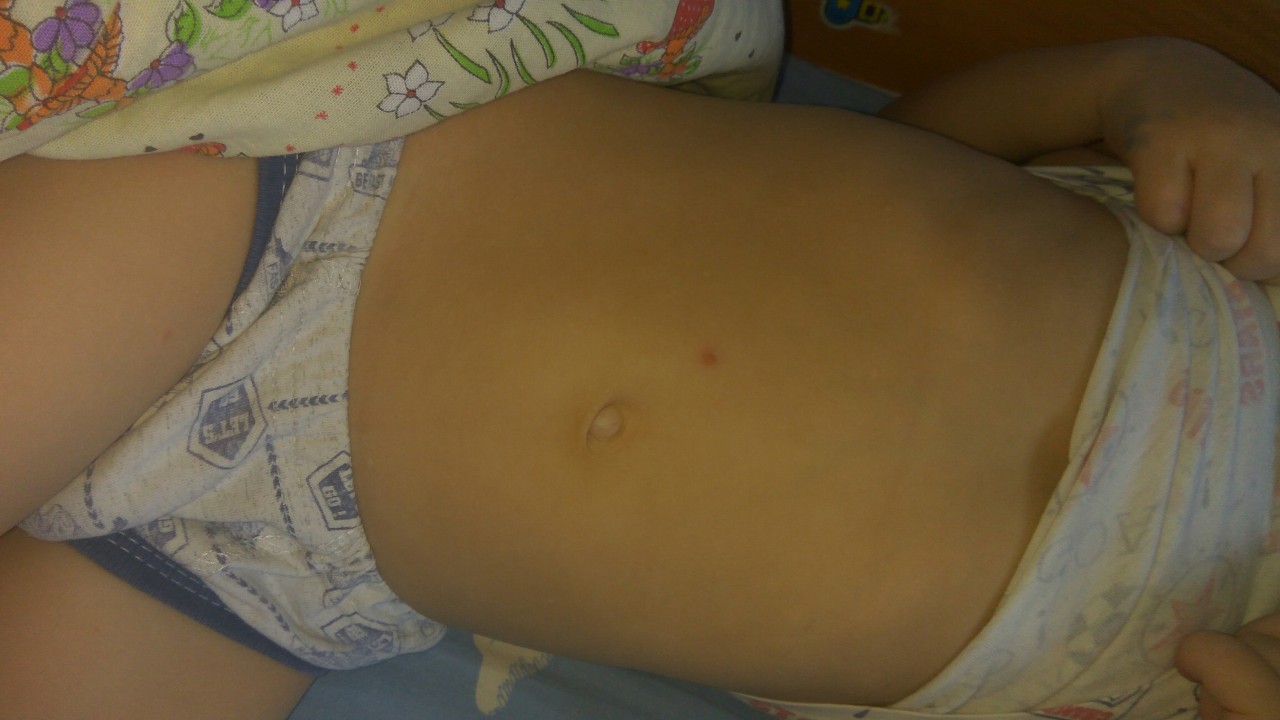
Лечение у взрослых
Лечение стрептодермии народными средствами часто оказывается эффективным. Существует несколько рецептов:
- обработка поражённой кожи соком татарника до 5-ти раз в день;
- хорошо заживляют компрессы из корня любистка;
- за 3–4 процедуры справиться со стрептодермией поможет протирание настойкой на воде чемерицы;
- внутрь по 100 мл до еды можно применять кору белой ивы, заваренную в кипятке и настоянную всю ночь;
- укрепить иммунитет поможет настойка эхинацеи — принимать ее следует по 10 капель, растворенных в 15 мл воды, перед едой;
- сок чистотела, любистка и календулы, пропущенных через мясорубку, отжатый через марлю, необходимо смешать с водкой в пропорции 1:1 и обрабатывать кожу и принимать внутрь после еды;
- обрабатывать повреждённую кожу можно настойкой софоры японской — для её приготовления на 100 мл спирта потребуется 2 столовые ложки сухой травы, настаивать её необходимо в тёмном месте.
Если часто возникают рецидивы заболевания, необходимо проконсультироваться у врача-иммунолога. Лечение стрептодермии в домашних условиях должно сопровождаться приёмом витаминных комплексов и препаратов для повышения иммунитета.
Лечение стрептодермии в домашних условиях должно сопровождаться приёмом витаминных комплексов и препаратов для повышения иммунитета.
Стрептодермия у детей
Многие родители сталкиваются со стрептодермией у детей. Выделяют следующие ее разновидности:
- простой лишай лица;
- хроническая диффузная стрептодермия;
- вульгарная эктима;
- рожа;
- стрептококковая заеда;
- импетиго.
Целые эпидемии стрептодермии возникают в школах и детских садах, где заражение может происходить от больного ребёнка и через игрушки и общие вещи. Основной причиной такой вспышки заболевания становится несоблюдение правил гигиены.
У детей, больных стрептодермией, возникает увеличение лимфатических узлов, температура тела невысокая — до 37,5°, она может держаться продолжительное время. Врач для подтверждения диагноза назначит бактериологический посев соскоба и микроскопию, которую можно проводить только до начала лечения. Если до похода к врачу для лечения заболевания применялись какие-то препараты, микроскопическое исследование не даст точных результатов.
Лечение детской стрептодермии
Если у ребёнка общее состояние остаётся в норме и очаги заболевания носят единичный характер, для лечения достаточно местной терапии. При более тяжёлом течении заболевания применяют курс гемотерапии, витаминных препаратов, ультрафиолетовое облучение крови и повреждённой кожи. Поэтому лечение стрептодермии у детей в домашних условиях возможно только на начальной стадии.
Стрептококковые заеды на лице лечатся азотнокислым серебром. При вялотекущем характере протекания заболевания назначаются антибактериальные препараты курсом 6 дней. Ногти детям необходимо обрабатывать йодом. Для более быстрого выздоровления применяют сульфамидные препараты. Все травмы на коже дезинфицируют, чтобы исключить дальнейшее инфицирование. Во время лечения все водные процедуры отменяются, возможно использование настоя ромашки.
После обработки кожи необходимо вскрывать стерильной иглой образовывающиеся пустулы и пузыри, которые потом обрабатывают зелёнкой. После дезинфицирования поражённых участков кожи накладывают сухую повязку с мазью. Часто образовывающиеся корки смазывают салициловым вазелином.
После дезинфицирования поражённых участков кожи накладывают сухую повязку с мазью. Часто образовывающиеся корки смазывают салициловым вазелином.
Лечение стрептодермии у детей в домашних условиях должно проводиться с обязательным соблюдением нескольких правил: больному ребёнку необходимо выделить индивидуальную посуду, средства гигиены, белье; помещение, в котором он находится, должно регулярно проветриваться, все предметы, которыми он пользовался, следует дезинфицировать. В больницах должно проводиться обязательное кварцевание помещения, где находится пациент.
Больного ребёнка необходимо одевать в соответствии с температурным режимом и в одежду из натуральных тканей, чтобы он не потел.
Лечение стрептодермии в домашних условиях в семье, где несколько детей, должно проходить с обязательной изоляцией больного ребёнка.
Профилактика стрептодермии
Чтобы предупредить заболевание стрептодермией у взрослых и детей, необходимо:
- проводить своевременную обработку всех, даже незначительных, ран кожи;
- соблюдать правила личной гигиены;
- своевременно лечить внутренние заболевания;
- укреплять иммунитет, заниматься спортом, вести здоровый образ жизни.

Стрептодермия у детей (28 фото): лечение и симптомы — как начинается болезнь, как лечить в домашних условиях на лице, симптомы
Различные кожные заболевания – не редкость в детском и подростковом возрасте. Иммунитет ребенка не такой сильный, как у взрослого, а потому зачастую не может дать достойного иммунного ответа на вторжение болезнетворной микрофлоры. Так начинается и стрептодермия – недуг, широко распространенный в детском возрасте.
О заболевании
Стрептодермия относится к инфекционным недугам кожи. Вызывает ее стрептококковая микрофлора. Стрептококки обитают везде и считаются паразитами. Больше всего их в пищеварительных путях, во рту, в носу и толстом кишечнике. Размеры стрептококка невелики – около 1 мкм в диаметре. Размножаются очень быстро. В процессе размножения бактерии вырабатывают токсины, и именно этот факт становится причиной болезни – на коже появляются гнойные округлые участки. Очаги стрептодермии могут быть маленькими – всего в несколько миллиметров и большими – до 20-30 сантиметров диаметром.
Вызывает ее стрептококковая микрофлора. Стрептококки обитают везде и считаются паразитами. Больше всего их в пищеварительных путях, во рту, в носу и толстом кишечнике. Размеры стрептококка невелики – около 1 мкм в диаметре. Размножаются очень быстро. В процессе размножения бактерии вырабатывают токсины, и именно этот факт становится причиной болезни – на коже появляются гнойные округлые участки. Очаги стрептодермии могут быть маленькими – всего в несколько миллиметров и большими – до 20-30 сантиметров диаметром.
Поскольку видов стрептококков существует много, то и под стрептодермией следует понимать несколько разновидностей недуга:
- контагиозное импетиго;
- буллезное импетиго;
- ангулярный стоматит;
- простой лишай;
- турниоль;
- стрептококковые опрелости.
В мире не существует точных данных о том, насколько распространена стрептодермия, ведь больные не всегда обращаются с ней к врачам. Легкие формы многие предпочитают лечить самостоятельно, а потому данные о заболевшем нигде не регистрируются.
Легкие формы многие предпочитают лечить самостоятельно, а потому данные о заболевшем нигде не регистрируются.
Известно, что стрептококки больше «любят» женщин и детей. По оценкам ВОЗ, распространенность стрептодермии у детей и подростков с дерматологическими проблемами доходит до 60%.
Как происходит заражение?
На вопрос, заразна стрептодермия или нет, ответ существует только один – эта болезнь очень заразна. Путь ее распространения называется контактно-бытовым.
Заразиться инфекцией ребенок может от других детей и взрослых, играя в одни игрушки, находясь в тактильном контакте, пользуясь общими вещами, посудой, полотенцем, предметами.
Именно поэтому чаще всего болезнь поражает сразу целый детский коллектив – в садике или школе, в группе в санатории или детском оздоровительном лагере. Аналогично заражаются и взрослые.
Аналогично заражаются и взрослые.
Следует понимать, что стрептококку для того, чтобы развиваться, нужна оптимальная среда обитания – температура около 37 градусов со знаком плюс, особая влажность. Такой средой является организм человека. Чтобы попасть в подходящую для размножения среду, микроб должен преодолеть наружный слой кожи. Облегчает ему задачу любая рана, царапина, ссадина на кожных покровах ребенка. Распространяется инфекция очень быстро.
Чаще всего пик заболеваемости приходится на теплое время года – весну и лето. Именно в эти сезоны повышается потливость, что само по себе повышает вероятность микротравм эпидермиса.
Инкубационный период сложно определить конкретными временными рамками, все очень индивидуально. От момента попадания на кожу стрептококка при наличии на коже повреждений для развития клинических симптомов заболевания (когда появляются характерные образования на коже) требуется от 7 до 10 суток.
Заразным ребенок остается до тех пор, пока на его коже есть очаги стрептококковой инфекции.
Чаще всего одна из группы стрептококковых болезней развивается при наличии у малыша или подростка неких сопутствующих проблем с кожей:
- педикулез;
- дерматиты и дерматозы;
- чесотка;
- аллергия;
- подростковое акне;
- снижение иммунитета;
- наличие анемии;
- хронические недуги;
- паразитарные инфекции;
- нарушение правил гигиены.
Заболевание возникает и у малышей, и у детей постарше практически с одинаковой частотой, но у малышей оно протекает тяжелее, длится дольше. Таковы возрастные особенности иммунитета. Причины возникновения установить удается не всегда.
Помимо контактного пути передачи, существует и воздушно-капельный, но таким путем стрептококк передается довольно редко.
Симптомы и признаки
Определить момент заражения обычно бывает весьма непросто, ведь в течение инкубационного периода никаких признаков болезни нет. Лишь через 7-10 суток проявляется начальная стадия заболевания – стрептококковые образования. Каждое выглядит как округлый элемент розоватого цвета. Вовсе необязательно, чтобы элемент этот имел правильные круглые или овальные очертания, часто пятна не имеют ровных краев.
Через несколько дней они начинают перерождаться в гнойно-пузырьковые элементы.
У взрослых заболевание почти не связано с какими-то серьезными жалобами на изменения в самочувствии. Но у детей стрептодермия выражена более ярко: может наблюдаться умеренный зуд в области пораженных участков, а также сухая кожа в месте поражения. Если поражения обширны, у ребенка может подняться температура до 37,0-37,7 градусов, может наблюдаться увеличение лимфатических узлов.
Стрептодермия на ногах часто носит локализованный характер, но и такое расположение высыпаний и любое другое вполне может в короткие сроки распространиться по всему телу. Отдельные элементы могут сливаться, образуя еще более обширные участки поражения. Если изначально поражены только складки кожи, например, на попе, в локтевых сгибах на руках, то есть все шансы, что за пределы складок бактериальное поражение и не выйдет.
Даже если поражение обширное, следует знать, что ногти и волосы никогда не подвержены стрептодермии.
Если пораженный участок кожи регулярно подвергается травмированию, натиранию, то болезнь может перейти в разряд хронических. Для хронической стрептодермии обязательно нужны предпосылки.
Поначалу при первом заражении стрептодермия всегда локализованная, и задача родителей – сделать все возможное для того, чтобы исключить распространение инфекции на здоровый эпидермис.
Опасна вода.
Именно контакт с ней позволят пятнам расползаться по телу. Особенно хорошо это заметно в случае, когда первые элементы стрептококковых высыпаний появляются на лице (щеке, подбородке, на губах, на носу).
При умывании уже через несколько часов образуются новые очаги инфекции на голове (на носу, на веке и т. д.), а также на руках, при этом между пораженными старыми элементами и новыми появляется небольшая отечность эпидермиса.
Как распознать вид болезни?
По характерным симптомам нетрудно определить не только сам факт стрептококковой инфекции, но и ее вид.
Таковы признаки самых распространенных разновидностей этого бактериального заболевания:
Стрептококковое импетиго
Самая частая форма болезни, которая в подавляющем большинстве случаев развивается в носу, на лице, на руках и стопах, на открытых частях тела. Это поверхностная стрептодермия, которая почти никогда не имеет негативных с точки зрения эстетики внешнего вида кожи последствий.
Это поверхностная стрептодермия, которая почти никогда не имеет негативных с точки зрения эстетики внешнего вида кожи последствий.
На начальной стадии заболевание представляет собой небольшой пузырек с мутным содержимым, кожа вокруг него быстро краснеет. Довольно быстро он вскрывается, образуется сухая или влажная корочка желтовато-коричневого цвета. Когда корочка отваливается, под ней кожа имеет более яркий окрас, гиперпигментация (синевато-розового цвета) сохраняется на протяжении некоторого времени, а потом проходит без следа.
Чем быстрее будет начато лечение, тем больше шансы, что заболевание не будет распространяться. Лечение может занять до нескольких недель. Заразным ребенок остается в течение 28 суток с момента появления первого пузырька-фликтены (именно такое названием имеет первичный стрептококковый элемент).
Щелевидное импетиго (заеда)
Такую форму стрептодермии перепутать с другой практически невозможно – она всегда расположена в уголке рта, и лишь в единичных случая описано расположение в уголке глаза или у крыльев носа.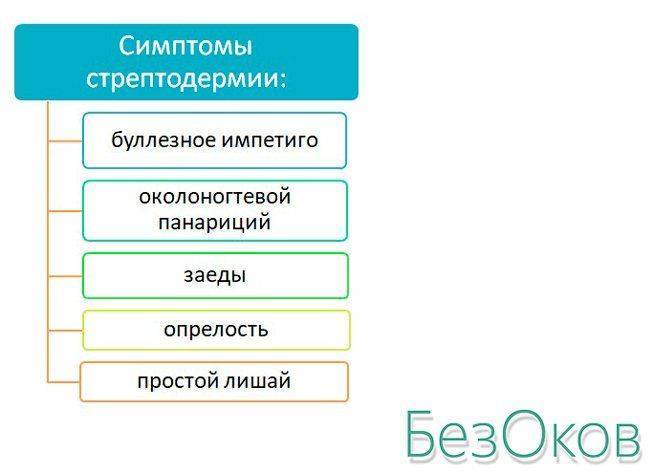 Фликтены в этом случае отличаются небольшими размерами и вялостью – пузырек очень быстро рвется и оставляет щелевидную ранку-трещину с желтоватой корочкой. Она сходит, и ранка снова обнажается. Заболевание часто вызывает у ребенка жалобы на боль при еде, улыбках, разговоре, на слюнотечение, на зуд в пораженном месте. Очень часто заеда бывает хронической.
Фликтены в этом случае отличаются небольшими размерами и вялостью – пузырек очень быстро рвется и оставляет щелевидную ранку-трещину с желтоватой корочкой. Она сходит, и ранка снова обнажается. Заболевание часто вызывает у ребенка жалобы на боль при еде, улыбках, разговоре, на слюнотечение, на зуд в пораженном месте. Очень часто заеда бывает хронической.
Крайне редко такая стрептодермия распространяется куда-либо еще с места своего первоначального возникновения. Хорошо поддается лечению, но может осложниться присоединением грибковой инфекции, особенно если есть кариес, кандидоз полости рта.
Буллезное импетиго
Эта форма инфекционного заболевания, которая характеризуется тяжелым течением, при ней обычно поражаются стопы, кисти рук и колени. Поначалу у ребенка формируются в указанных местах большие пузыри, наполненные гноем и серозной жидкостью. Они очень дряблые, мягкие, легко рвутся.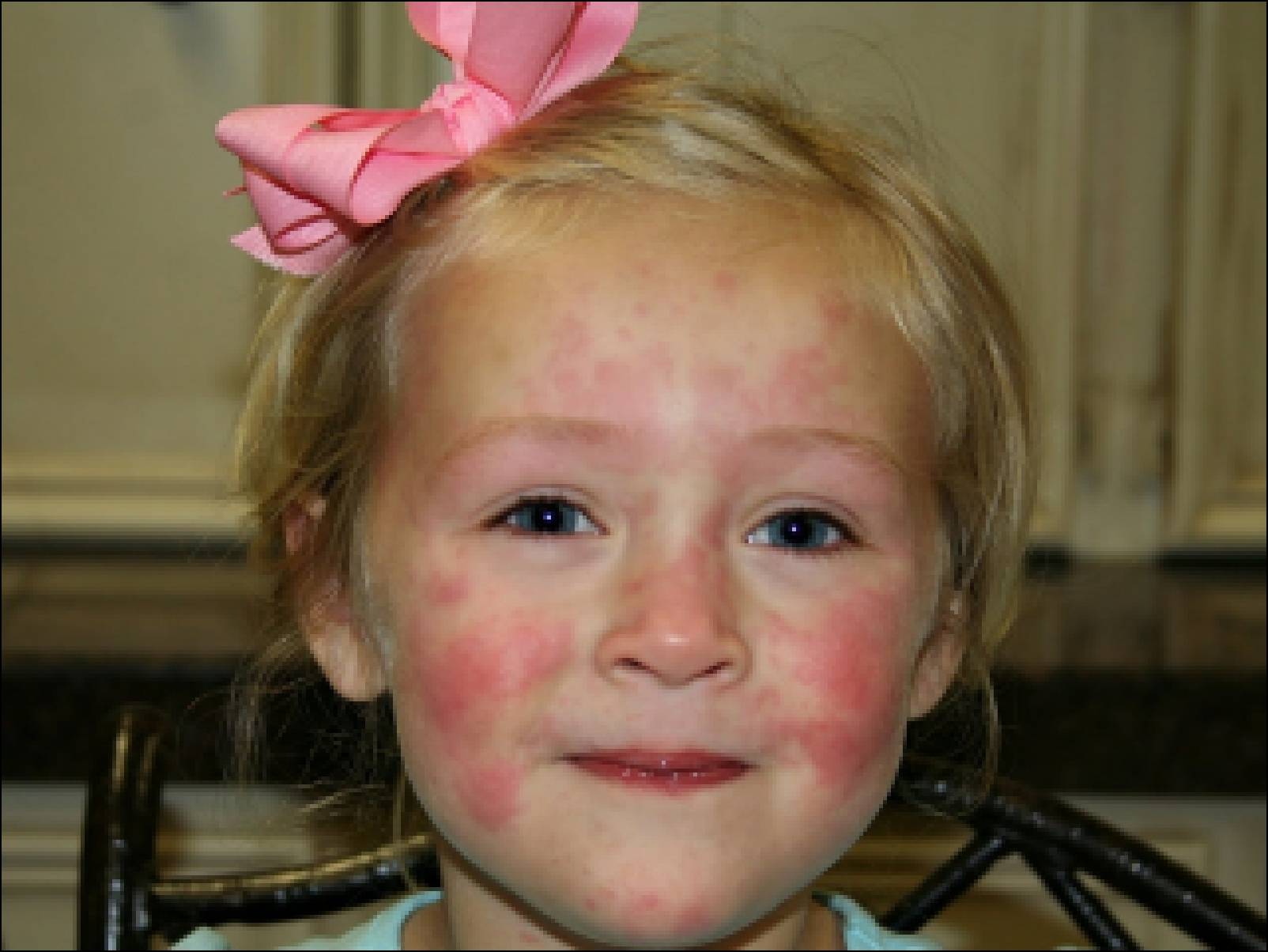 После разрыва формируются не корочки с шелушением, а настоящие эрозии, у детей весь этот процесс часто протекает на фоне повышения температуры и увеличения регионарных лимфатических узлов.
После разрыва формируются не корочки с шелушением, а настоящие эрозии, у детей весь этот процесс часто протекает на фоне повышения температуры и увеличения регионарных лимфатических узлов.
Если инфекция начинается у малыша (у грудничка, новорожденного), не исключены признаки общей интоксикации. Чем младше ребенок, тем выше вероятность сопутствующих клинических признаков ухудшения общего состояния.
Простой лишай
Такой формой дети болеют чаще, чем взрослые. Чаще всего недуг стартует в детских коллективах в осеннее и весеннее время. Наиболее часто лишай проявляется на лице вокруг рта, на подбородке, щеках, на руках, и реже всего – на ноге. Пузырьков с жидкостью или гноем при этом не образуется, поэтому нередко лишая называют сухой стрептодермией.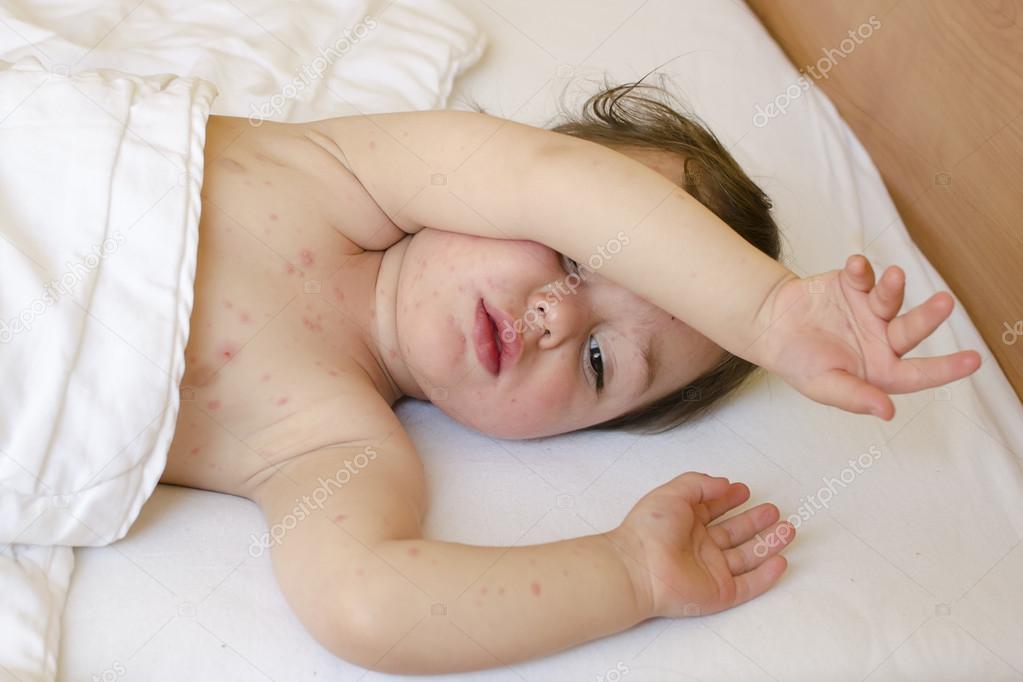
Проявляется как очаги поражения беловатого или розоватого цвета с очерченными границами. Внутри очаг покрывают сероватые чешуйки. Высыпания зудят и чешутся.
Если ребенок некоторое время позагорает на солнышке, проявления простого лишая уменьшаются, но совсем не проходят.
Сам загар распределяется неравномерно, кожа приобретает пестроватый вид – в очаге поражения кожа остается более светлой.
Турниоль
Второе название этого вида стрептодермии – импетиго ногтевых валиков. У детей встречается нечасто. Первичный волдырь-фликтен появляется на коже рядом с ногтевой пластиной. Это довольно болезненное состояние. Внутри волдыря серозная жидкость в течение 2-3 суток прекращается в гнойную. Есть у недуга и еще одно название, с которым люди знакомы лучше – поверхностный панариций.
Нередко следом развивается эрозия или язва, может произойти утрата ногтевой пластины. У маленьких детей при такой форме стрептококковой инфекции развивается повышенная температура, могут увеличиться регионарные лимфатические узлы.
Стрептококковая опрелость
Эта форма недуга чаще всего поражает малышей грудного возраста. Стрептококк поражает кожные покровы, которые уже имеют признаки опрелостей либо атопического дерматита. Такое заболевание наиболее часто проявляется в ушах и за ушами, в области паха, под мышками. Кожные покровы, которые наиболее часто подвергаются трению, также могут оказаться заражены стрептококком (у женщин – под молочными железами, на внутренней поверхности бедер), у детей – в области ягодиц.
Появляется несколько мелких волдырей с серозной жидкостью, которые быстро сливаются. Они болезненные, могут зудеть и чесаться. После их вскрытия образуются трещины на коже и эрозии. При отсутствии адекватного лечения и при несоблюдении правил гигиены возможно хроническое заболевание с периодическими обострениями.
Диагностика
Определение стрептодермии большого труда не вызывает даже по визуальным признакам. Но диагноз в любом случае должен быть подтвержден, а потому родителям, которые наблюдают на коже ребенка образования, напоминающие инфекционное кожное заболевание, следует обязательно обратиться к педиатру. Лучше всего нанести визит в инфекционную больницу, а не в обычную поликлинику, ведь там есть возможности быстро лабораторно подтвердить или опровергнуть стрептодермию.
Как только заболевание начинается, появляется возможность установить наличие стрептококка с помощью микроскопического исследования бактериологического посева соскоба. Этот анализ проводят в первую очередь. В соскобе при соответствующем диагнозе обнаруживаются стрептококки. Важно сделать этот анализ еще до начала лечения, а потому любое самолечение в домашних условиях крайне нежелательно. Если мама пыталась лечить заболевание у ребенка своими силами, а потом обратилась к врачу, соскоб может оказаться отрицательным, тогда как стрептодермия на самом деле будет иметь место. Но даже в этом случае опытный врач отличит это заболевание от других дерматологических недугов по совокупности клинических проявлений.
Специалист сможет отличить ее от крапивницы, отрубевидного лишая, пиодермии или дерматита. В домашних условиях это получается не всегда. Также в условиях больницы или поликлиники есть возможность определить осложнения стрептококковой инфекции – грибковые поражения.
Если у ребенка за последний год было два и более эпизода выявления стрептодермии, настоятельно рекомендуется обследовать его комплексно – обследовать состояние желудочно-кишечного тракта, сделать ультразвуковое сканирование органов брюшной полости, сдать анализы на яйца глист, провести лабораторное исследование крови на сахар, гормоны щитовидной железы, а также сделать общие анализы крови и мочи.
Лечение
Если у ребенка все в порядке с иммунитетом (нет ВИЧ, тяжелых аутоиммунных заболеваний), а очаги заболевания единичные и необширные, обычно назначают средства местной терапии. Дополнительно к таким средствам, которыми обрабатывают непосредственно пораженные участки, рекомендуется прием витаминов, УФ-терапия.
Пока родители будут лечить ребенка согласно рекомендациям врача, купать ребенка нельзя. При необходимости провести гигиенические процедуры здоровую кожу можно протирать влажным тампоном, стараясь ни в коем случае не задевать пораженных участков. Можно использоваться для таких обтираний не воду, а слабый отвар ромашки. На время лечения ребенок не должен носить одежду, пошитую из синтетических тканей, поскольку она вызывает потение, а потливость в этот период повышает вероятность распространения очагов инфекции. Чтобы предотвратить это, нужна не только одежда из натуральных тканей, в которых кожа будет хорошо дышать, но и оптимальная температура воздуха в помещении. В квартире, где жарко, ребенок так или иначе будет потеть.
У ребенка с первого дня болезни должна быть своя чашка, тарелка, свое белье и полотенца. Он не должен играть вместе с другими детьми, тем более пользоваться с ними одними игрушками, одними и теми же вещами.
Карантин по стрептодермии составляет 10 дней. Поэтому после обнаружения у ребенка заболевания обязательно нужно сообщить об этом в детский сад или школу, которую посещает чадо. Там обязательно должен быть объявлен десятидневный карантин для всех, кто имел контакт с ребенком.
Для ребенка во время лечения рекомендуется щадящая диета, лишенная любых продуктов с высокой аллергенностью. Также должны быть исключены из рациона острые и жирные блюда. Пищевая аллергия в этот период может привести к увеличению экссудата и отягощению заболевания.
Очаги поражения рекомендуется обрабатывать несколько раз в день. Если есть невскрывшиеся пузыри, их аккуратно вскрывают стерильной иглой и обрабатывают анилиновыми красителями. Для этих целей годится всем хорошо знакомая зеленка (раствор бриллиантового зеленого), мелитеновая синь, «Фукорцин». После такой обработки на очаг воспаления накладывают сухую чистую повязку с мазью, обладающей дезинфицирующим эффектом.
Если у ребенка образовались жесткие корочки, ни в коем случае нельзя пытаться отделить их вручную, это может привести к формированию тяжелых экзем. Корочки смазывают салициловым вазелином и примерно через день они без проблем легко снимаются при очередной обработке.
Если стрептодермия имеет длительный и вялотекущий характер, применяется лечение антибиотиками. Срок обычно не превышает 6-7 дней.
Препараты для терапии
Стрептодермия у детей лечится достаточно хорошо и быстро, если все делать правильно. Распространенная ошибка родителей – прекращать лечение сразу, как только появятся признаки улучшения. Курс лечения, назначенный врачом, должен быть завершен полностью в обязательном порядке.
Для местного лечения, как уже говорилось, используются следующие препараты.
Раствор бриллиантового зеленого – популярный антисептик, который выпускается не только в жидкой форме, но и в более удобном виде – в виде карандаша. Имеет не только действие против бактерий, но и частично справляется с некоторыми грибками, а потому может применяться для местной обработки даже при осложненной стрептодермии. Обрабатывать поражение рекомендуется дважды в сутки.
«Фукорцин» – второе название – «жидкость Костелляни», имеет ярко-малиновый цвет. Состав эффективен против стрептококков и некоторых видов грибков. Обработку кожи проводят от 2 до 4 раз в сутки. Перед тем как нанести мазь, рекомендуется дать малиновой жидкости полностью подсохнуть на коже.
Метиленовая синь, или просто синька. Этот краситель используют для обработки пораженных участков кожи до 2 раз в сутки. Спиртовой раствор анилинового красителя доступен в любой аптеке.
Не стоит применять сразу несколько красителей – лечение от этого не станет более эффективным. Выберите одно средство и не пропускайте время обработки.
Если очаги поражения крупные, дополнительно могут быть рекомендованы для предварительного очищения перед обработкой «Мирамистин», «Хлоргексидин».
Мази, которые нередко назначают при стрептодермии детям.
Ихтиоловая – препарат-антисептик, который особенно эффективен при стрептококковой экземе. Наносят 2-3 раза в день.
Тетрациклиновая – популярный антибактериальный препарат для лечения кожных заболеваний и недугов органов зрения. Для лечения стрептодермии применяют мазь с концентрацией тетрациклина 3%. Использовать на место поражения нужно после обработки анилиновыми красителями 1-2 раза в день.
Цинковая. Главное действующее вещество – оксид цинка, который обладает выраженным антисептическим и подсушивающим действием. На основе этого вещества существуют и другие препараты, например, «Циндол». Особенно эффективна при мокнущей экземе.
Серная мазь – популярный антисептик, который активен в отношении большинства болезнетворных организмов. Наносят на предварительно подготовленную поверхность 1-2 раза в день.
Если у ребенка есть склонность к аллергии, на время лечения назначают дополнительно антигистаминные препараты, такие как «Кларитин», «Супрастин». Точную дозировку и количество приемов в сутки назначает врач в зависимости от возраста пациента. Если рекомендуются системные антибиотики, то чаще всего выбирают такие средства, как «Амоксиклав» и «Флемоксин Солютаб». Если у ребенка по каким-то причинам резистентность к пенициллиновой группе антибиотиков, рекомендуют «Азитромицин» или «Суммамед». Дополниельно могут назначить пребиотики и пробиотики, чтобы сохранить здоровье кишечника на время лечения антибиотиками.
Детям с ослабленным иммунитетом (например, ребенок незадолго до стрептодермии перенес тяжелый грипп или ОРВИ либо имеет хронические болезни с частыми рецидивами), врачом может быть рекомендована терапия для поддержания иммунитета. Помимо витаминов, она включает в себя «Ликопид» в таблетках разной дозировки (для малышей по 1,0 мг, для детей от 15 лет – по 10 мг).
Мнение доктора Комаровского
Известный педиатр и телеведущий Евгений Комаровский уверен, что стрептококку подвержены все без исключения – появиться заболевание может и у грудничка, и у подростка, но с большей вероятностью оно все-таки проявится именно у ребенка, посещающего детский сад или школу, занимающегося контактным видом спорта. Вне зависимости от того, на пальце появились признаки стрептококковой инфекции или на каком другом месте, быстро вылечить недуг помогут антибиотики. Отказываться от антибактериальной терапии Евгений Олегович настоятельно не советует.
К сожалению, многие мамы ошибочно полагают, что справиться со спрептококком можно отваром ромашки и календулой, а также другими «бабушкиными» средствами, но это не так. Стрептодермия при этом лишь распространяется и становится хронической. Современные антибиотики вовсе не так страшны, а вред от них во многом преувеличен, утверждает Евгений Комаровский, к тому же это самое эффективное и быстрое лечение.
Прогнозы при стрептодермии благоприятные, излечивается заболевание полностью, легко. А потому совсем ни к чему экспериментировать с народными средствами, если есть действенные и быстрые способы избавления.
Профилактика
Стрептококки – естественные обитатели нашей кожи. Они есть у всех – как у больных, так и у здоровых людей. Они не причиняют человеку никакого вреда до тех пор, пока иммунитет достаточно силен. Но стоит ему ослабеть либо на коже возникает повреждение, и человек автоматически попадает в группу риска по заболеванию стрептодермией. Зная это, стоит позаботиться о профилактике инфекции заранее. В этом вам помогут простые советы.
- Приучайте ребенка соблюдать гигиену с самого раннего возраста. Более внимательно следите за гигиеной грудничка. Как только ребенок пришел домой, нужно сразу мыть руки, подходите к грудному ребенку с чистыми, вымытыми руками. Если ребенок долго находится в многолюдном месте, например, путешествует с мамой в поезде или на самолете, после этого обязательно стоит не просто помыть руки, но и обработать их антисептиком, например, «Мирамистином».
- Любые царапины, ссадины и ранки у ребенка лучше всего сразу обработать антисептиком, например, перекисью водорода, не дожидаясь, возникнет инфекция или нет. При травме можно применить крем «Банеоцин» или другой лечебно-профилактический препарат.
- Хронические болезни увеличивают вероятность восприимчивости к бактериям, а потому оставлять их на самотек не стоит ни в коем случае, ребенок должен вовремя получать правильную и качественную медицинскую помощь.
- Укрепляйте детский иммунитет. Наиболее часто различными недугами, в том числе и кожными инфекционными, страдают дети, которые растут в «тепличных» условиях. Адекватные физические нагрузки, занятия спортом, прогулки на свежем воздухе, закаливание и здоровое питание без перекармливания – лучший способ поддержать иммунитет ребенка.
- Ребенка с раннего возраста следует приучить не брать чужие предметы, игрушки и не отдавать в пользование малознакомым людям собственные вещи.
Особенно следует быть внимательными в том случае, если ребенок уже переболел стрептодермией. К этому возбудителю специфического иммунитет не вырабатывается, от него нет вакцины, а потому повторное заражение весьма и весьма вероятно. Поэтому очень важно чутко относиться к новостям из детсада, школы. Если говорят о карантине, будьте особо бдительны, осматривайте ребенка ежедневно. Если заболел ваш малыш, не стесняйтесь – обязательно сообщите об этом руководству дошкольного или общеобразовательного учреждения.
Соблюдайте ограничительные меры – не возите заболевшего ребенка в общественном транспорте, гулять с ним можно, но не на площадке, где гуляют другие дети, а вдалеке, в парке или сквере, где ребенок не будет контактировать с ровесниками, касаться горок, каруселей, скамеек.
Отзывы
Обсуждению детской стрептодермии посвящено немало форумов – родители делятся опытом, советами. Многие мамы считают, что лечить стрептодермию нужно как можно скорее, поскольку длительное лечение с образованием экзем и трещин увеличивает вероятность, что на коже малыша останутся некрасивые шрамы и рубцы.
Самые позитивные отзывы – о «Фукорцине», мазях «Левомеколь», о тетрациклиновой, эритромициновой и других мазях с антибиотиками.
Стрептодермия у детей — как лечить?
Непривлекательная корка на месте вчерашней ранки, что это? Скорее всего, стрептодермия. Стрептодермия — острое кожное заболевание, которым дети обычно болеют в летнее время, когда ссадины в изобилии… как и разные бактерии. Впрочем, достаточно одной — стрептококка.
Когда же стрептококк, обнаруживающийся в составе нормальной микрофлоры кожи человека, превращается в коварного врага, вызывающего болезнь? Это случается, когда под влиянием различных факторов снижается иммунитет и ослабляется защитная функция кожи. Эти факторы могут быть внешними (загрязнение и травмы кожных покровов, перегревание, переохлаждение) и внутренними (перенесенные инфекционные заболевания, нарушения обмена веществ). Ребенку бывает достаточно переболеть ангиной или скарлатиной, возбудителями которых является стрептококк, тесно пообщаться с ребенком, больным стрептодермией (эпидемии стрептодермии нередко бывают в детских лагерях), или же просто должным образом не обработать ссадину или потертость — и стрептодермия тут как тут. Кстати, медицинский термин «стрептодермия» объединяет группу инфекционных кожных заболеваний, вызываемых стрептококками. Дети чаще всего болеют стрептококковым импетиго.
У ребенка, больного стрептодермией, на коже появляются пузырьки, наполненные прозрачной жидкостью и окруженные воспаленным ободком, которые затем превращаются в очаги, покрытые желтоватой коркой. И эти высыпания, если не начать срочно лечить стрептодермию, постепенно распространяются по весьма значительной территории кожных покровов ребенка, локализуясь на лице, руках, ногах, спине, ягодицах. И хотя высыпания, чаще всего, являются основным и единственным симптомом болезни, но иногда больных стрептодермией детей беспокоят кожный зуд, увеличение лимфатических узлов и повышение температуры тела.
При обнаружении у ребенка стрептодермии его надо срочно начинать лечить, при этом изолировать от других детей, так как это заболевание весьма заразно, а инкубационный срок составляет около 7 дней.
Лечение стрептодермии включает в себя:
обработку высыпаний антибактериальными пастами и мазями;
дезинфекцию близрасположенных здоровых участков кожи антисептическими растворами;
компрессы с салициловым спиртом, борной кислотой и свинцовой водой.
При не запущенной форме заболевания курс лечения продолжается около 7 дней. В период лечения надо почаще менять нательное и постельное белье ребенка и не купать его (во избежание распространения инфекции по всему телу). Желательно также временно исключить из рациона ребенка сладости и мучное. А еще — следует быть осторожнее с солнцем, так как длительное воздействие солнечных лучей способно ослаблять иммунитет кожи. Замечено, что очень часто стрептодермия начинается именно после отдыха ребенка на раскаленном пляже.
Очень важно обнаружить и начать лечить срептодермию как можно скорее, так как она, как и любое инфекционное заболевание, нередко приводит к серьезным осложнениям. Самые частые осложнения стрептодермии — миокардит (поражение сердечной мышцы) и гломерулонефрит (поражение почки).
Профилактика стрептодермии довольно простая:
- Соблюдение правил личной гигиены: купаться ребенок должен регулярно и с мылом.
- Своевременная антисептическая обработка ссадин, порезов и потертостей.
- Своевременное лечение любых острых и хронических заболеваний, которыми болеет ребенок, так как они ослабляют его иммунитет и понижают сопротивляемость его организма к различным болезнетворным микробам, в том числе — к стрептококкам.
стрептодермия лечение мази — 25 рекомендаций на Babyblog.ru
Буквально на днях «отболели» этой неприятной инфекцией кожи. Как все началось. У Максима ( 2 г 3 м) на щеке был комариный укус, который он интенсивно расчесывал и днем и ночью , и контрольно и безконтрольно. Болячка очень долго не заживала.. Месяц точно! Так случилось, что меня отправили в роддом , неделю я ребенка не видела. Когда увидела сына, была в шоке, от того, какой эта болячка стала — большая плотная темная корка, под которой виднелся «кратер» , намекающий на безоговорочный шрам на лице (( Такая же болячка появилась и на боку … Муж уверял, что сын все это расчесал до вот такой степени ( за мою халатность в тот момент к здоровью ребенка я была наказана последствиями в виде развития инфекции и мотаниями в квд по пробкам… ). Прошло пару дней, болячка становилась на мой взгляд все больше и больше. Хотя я не видела, что малыш чешется. Он даже их не трогал. В итоге, я вижу следующее- болячка на боку стала мокнуть и разрастаться прям на глазах ! В панике, я полезла в интернет (была суббота, к врачу уже не попасть …), по запросу «мокнущая болячка с коркой» я наткнулась на пост какой-то мамы, которая показала фото ребенка с точно такими же болячками, как у моего сына, с диагнозом стрептодермия. Ей давали рецепты «как лечить». Для себя я решила , что нужно обработать очаги поражения мирамистином и намазать левомеколем. Сразу же мазать фукарцином я не стала, чтоб врач смог достаточно наглядно осмотреть болячки.
Вот вид болячки накануне поездки в КВД и лечения. Для этой инфекции характерно следующее: от основной болячки идет распространение в виде пузырьков, которые потом лопаются , и на их месте появляются плоские гладкие болячки, которые потом превращаются в корочки.
Как лечили. В КВД ( от района Южное Бутово оно находится на ул. Каховка..) врач осмотрела , подтвердила, что это кожная инфекция стрептодермия. Причины — ослабленный иммунитет на фоне резкой смены погоды (после теплого августа , резко пришел холодный сентябрь), грязные руки , и вообще, детки его возраста очень подвержены этой инфекции, так как иммунитет кожи еще очень слаб в принципе. Нам прописали — протирание очага инфекции (и всех-всех видимых болячек) мирамистином, прижигать фукарцином и накладывать толстым слоем мазь акридерм ГК. К этому способу лечения я добавила протирание во круг каждой ранки левомицетиновым спиртом, дабы инфекция не распространялась. Добавлю, что все началось с болячки на щеке и боку, в КВД мы приехали с болячками еще и на животе, в подмышечной впадине (обоих) , на голове за ушком .
Дополнительные меры предосторожности. Футболки я меняла ему раза по 3-4 в день. Наволочку на подушку- каждый день. Пижаму-каждый сон новая пижама. Гуляли на улице без ограничений ( конечно, с другими детками не обнимались, старались гулять на пустых площадках). Врач сказала, что заразить других деток он может только при личном тесном контакте, и то, если сначала тронет свои болячки, потом болячки (любого характера) других деток. Я беременная (на 7 месяце) — для меня эта инфекция опасности не представляет (по словам врача). ТТТ, ни один ребенок в нашем окружении, ни я эту заразу не подцепили. И что самое важное- не купать ни в коем случае! Врач разрешила протирать ребенка мирамистином , если уж очень хочется его помыть. Мы мыли только руки, чистили зубы, протирала салфеткой, смоченной водой «те самые места».
Вылечили?
Буквально на второй день после начала лечения по рекомендациям врача , я увидела явное улучшение, которое выражалось в очевидном не ухудшении состояния болячек. А спустя неделю корки стали отваливаться как старые обои.
Вот фото после недели лечения (это самые лайт-очаги воспаления, в остальных местах кошмар….)
После того, как все корки отвалились, кое-где появлялись новые корки (( что , конечно, очень расстраивало.. но по итогам лечения в течение двух недель, совершенно все корки отвалились. Остались белые пятна на местах очагов инфекции.
Вот фото бока спустя 2 недели и окончания лечения.
Тут мы конечно его уже последние 2 дня не мазали фукарцином, только мирамистин , спирт и мазь. Мазью можно мазать не более 14 дней. По рекомендациям врача в субботу ( на 12 день лечения) мы его искупали, посмотрели, как инфекция отреагирует на воду — ттт , новых высыпаний нет. И на 14-ый день прекратили мазать акридерм ГК.
Сейчас, в качестве закрепления результата , надо давать общие витамины / минералы . . А точнее , витамины надо было давать параллельно основному лечению, для укрепления иммунитета. Но тут я опять поступила халатно (( т.к. никак не могу их выбрать .
В заключение, могу сказать, что мы еще легко отделались. Почти месяц запущенного развития инфекции и 2 недели лечения ! Надеюсь, что нас это больше не коснется, шрамиков у Максима не останется, а я буду более бдительная .
PS : огромная просьба, не занимайтесь самолечением ребенка по частному случаю , чьему то посту и т.д. ! обращайтесь немедленно к врачу! Я просто рассказала свою историю.
Стрептодермия у ребенка – чем и как лечить? | mamaclub
Уберечь свое чадо от болезней – это одно из главных заданий родителей. Однако при всей бдительности это удается не всегда. Среди разнообразных заболеваний у детей часто встречается стрептодермия.
Лечение стрептодермии может проводиться в кожно–венерологичных диспансерах. Главной задачей при лечении стрептодермии является устранение основной причины данного заболевания – возбудителя, а также способствующих факторов его развития. Параллельно проводятся мероприятия по укреплению иммунитета и повышению сопротивляемости детского организма.
Обследование ребенка
Сначала необходимо провести ребенку обследование на наличие заболеваний пищеварительной и нервной систем, внутренних органов и проверить щитовидную железу. При выявлении каких–либо заболеваний или нарушений необходимо их устранить.
Видео дняВлажная уборка, дезинфекция, проветривание и кварцевание
Для предотвращения распространения этого заболевания нужно каждый день делать влажную уборку, а также дезинфекцию комнаты, где обитает больной ребенок, проветривать ее и кварцевать. Больному ребенку выделяется отдельная расческа, посуда, постельное белье.
Гигиенические меры
При обширном поражении временно прекращаются водные процедуры, а также нужна ежедневная смена нательного и постельного белья. В том случае, если кожный зуд ярко выражен, советуют ежедневно подстригать ногти и обрабатывать их раствором йода, а также назначают прием противоаллергических препаратов.
Медикаментозное лечение
Специфическое медикаментозное лечение при данном заболевании заключается в назначении антибактериальных препаратов из пенициллинового ряда (это могут быть мази местного применения).
Общеукрепляющие мероприятия
Во время болезни принимаются препараты, которые повышают иммунитет, а также витамины.
Аутогемотерапия
Суть данного метода заключается в следующем: берется кровь у ребенка из локтевой вены, после чего вводится в ягодицу. Проводится 10 переливаний, после каждой процедуры двухдневный промежуток.
Гормонотерапия
В ряде случаев ребенку специалист назначает гормональные препараты, которые принимаются строго по назначению врача и по определенной схеме.
Внутривенное лазерное облучение крови
В последнее время популярное лечение ВЛОК – внутривенное лазерное облучение крови, которое позволяет в короткие сроки ликвидировать признаки заболевания.
Физические методы – тепло, холод, массаж
Огромное значение имеют при лечении данного заболевания физические методы – тепло и холод. При действии этими факторами на поврежденные участки кожи оказывается болеутоляющий и противозудный эффект. К физическим методам лечения относятся также холодные и согревающие компрессы, которые уменьшают воспаления и всасывают выделения с поверхности кожи, холодные примочки, воздушные ванны различной температуры и световые ванны. Большое внимание уделяется массажу, сеансы которого удаляют лишние выделения сальных желез и омертвевшие клетки, а также повышают эластичность тканей и расширяют кровеносные сосуды кожи.
Присыпки
Использование присыпок оказывает на пораженную кожу успокаивающее действие, охлаждает и подсушивает ее.
Мази, пластыри, анилиновые красители
Для более глубокого действия применяют салициловые или ихтиоловые мази и пластыри. Также рекомендуется дегтярное или серное мыло, а для предупреждения попадания другой инфекции в рану и подсыхания пузырей используют йод и зеленку.
Хирургическое лечение
При хроническом протекании болезни лечение у детей стрептодермии заключается в удалении омертвевших и пораженных участков кожи. Также при хронических формах заболевания пузырьки вскрывают стерильной иглой, после чего накладывают антисептическую повязку.
Фитотерапия
Среди фитопрепаратов выделяют чеснок и лук, а также репейник и тысячелистник, которые убивают стрептококковую палочку. Вытяжка из листьев грецкого ореха есть составляющей растворов для наложения и обработки очагов поражения.
Общеукрепляющим средством является настойка эхинацеи и шиповника, а для уменьшения зуда – настойка шалфея, ромашки, подорожника.
Диета
Детям, которые болеют данным заболеванием, назначают высококалорийную диету, в состав которой входят овощи, рыба, мясо, масло, фрукты.
Розеола — Диагностика и лечение
Диагноз
Розеолу сложно диагностировать, потому что начальные признаки и симптомы аналогичны другим распространенным детским болезням. Если у вашего ребенка высокая температура и очевидно, что нет простуды, ушной инфекции, ангины или другого распространенного состояния, ваш врач может подождать, чтобы увидеть, появится ли характерная сыпь розеолы. Ваш врач может посоветовать вам искать сыпь, пока вы лечите лихорадку вашего ребенка в домашних условиях.
Врачи подтверждают диагноз розеолы по явной сыпи или, в некоторых случаях, с помощью анализа крови на антитела к розеоле.
Лечение
Большинство детей полностью выздоравливают от розеолы в течение недели после начала лихорадки. По совету врача вы можете дать ребенку безрецептурные лекарства для снижения температуры, такие как ацетаминофен (Тайленол и другие) или ибупрофен (Адвил, Мотрин и другие).
Соблюдайте осторожность при назначении аспирина детям или подросткам.Хотя аспирин одобрен для использования у детей старше 3 лет, детям и подросткам, выздоравливающим после ветрянки или гриппоподобных симптомов, никогда не следует принимать аспирин. Это связано с тем, что аспирин был связан с синдромом Рея, редким, но потенциально опасным для жизни заболеванием у таких детей.
Специального лечения розеолы не существует, хотя некоторые врачи могут прописать противовирусный препарат ганцикловир (Цитовен) для лечения инфекции у людей с ослабленным иммунитетом. Антибиотики неэффективны при лечении вирусных заболеваний, таких как розеола.
Образ жизни и домашние средства
Как и большинству вирусов, розеоле просто нужно пройти свой путь. Как только температура спадет, ваш ребенок скоро почувствует себя лучше. Однако высокая температура может вызвать у ребенка дискомфорт. Для лечения лихорадки вашего ребенка в домашних условиях ваш врач может порекомендовать:
- Много отдыха. Дайте ребенку отдохнуть в постели, пока температура не исчезнет.
- Жидкости много. Поощряйте ребенка пить прозрачные жидкости, такие как вода, имбирный эль, лимонно-лаймовая сода, прозрачный бульон или раствор для регидратации электролитов (Pedialyte, другие) или спортивные напитки, такие как Gatorade или Powerade, для предотвращения обезвоживания. Удалите пузырьки газа из газированных жидкостей. Вы можете сделать это, оставив газированный напиток постоять или встряхивая, наливая или перемешивая напиток. Отказ от газирования будет означать, что ваш ребенок избежит дополнительного дискомфорта в виде избыточной отрыжки или кишечных газов, которые могут вызвать газированные напитки.
- Губчатые ванны. Теплая ванна с губкой или прохладная тряпка для мытья посуды, приложенная к голове вашего ребенка, могут уменьшить дискомфорт, вызванный лихорадкой. Однако избегайте использования льда, холодной воды, вентиляторов или холодных ванн. Это может вызвать у ребенка нежелательный озноб.
Специального лечения розеоловой сыпи, которая проходит сама по себе за короткое время, не существует.
Помощь и поддержка
Розеола, скорее всего, оставит вашего ребенка дома на несколько дней.Оставаясь дома с ребенком, планируйте неброские занятия, которые понравятся вам обоим. Если ваш ребенок заболел и вам нужно вернуться на работу, обратитесь за помощью к партнеру или другим родственникам и друзьям.
Подготовка к приему
Запишитесь на прием к врачу вашего ребенка, если у вашего ребенка сыпь, которая не проходит через несколько дней, или если у вашего ребенка температура держится более недели или превышает 103 F (39,4 C ).
Вот некоторая информация, которая поможет вам подготовиться к приему, а также то, чего ожидать от врача.
Информация, которую необходимо собрать заранее.
- Перечислите признаки и симптомы вашего ребенка, и отметьте, как долго они были у вашего ребенка.
- Запишите основную медицинскую информацию о вашем ребенке, , включая другие состояния, от которых ваш ребенок лечился, и все рецептурные или безрецептурные лекарства, которые ваш ребенок недавно принимал.
- Перечислите все возможные источники инфекции, например, другие дети, у которых недавно была высокая температура или сыпь.
- Запишите вопросы, которые задайте своему врачу. Составив список вопросов перед приемом ребенка, вы сможете максимально эффективно проводить время с врачом.
Ниже приведены некоторые основные вопросы о розеоле, которые следует задать врачу. Если во время вашего визита у вас возникнут какие-либо дополнительные вопросы, не стесняйтесь спрашивать.
- Какая наиболее вероятная причина признаков и симптомов у моего ребенка?
- Есть ли другие возможные причины?
- Следует ли лечить лихорадку у моего ребенка?
- Какие лекарства от лихорадки, отпускаемые без рецепта, безопасны для моего ребенка, если таковые имеются?
- Что еще я могу сделать, чтобы помочь моему ребенку выздороветь?
- Как скоро вы ожидаете улучшения симптомов у моего ребенка?
- Мой ребенок заразен? На сколько долго?
Чего ожидать от врача
Ваш врач может задать вам ряд вопросов, в том числе:
- Каковы признаки и симптомы вашего ребенка?
- Когда вы заметили эти признаки и симптомы?
- Признаки и симптомы вашего ребенка улучшились или ухудшились со временем?
- Были ли дети, с которыми общается ваш ребенок, недавно перенесли высокую температуру или сыпь?
- У вашего ребенка была температура? Как высоко?
- Был ли у вашего ребенка понос?
- Продолжал ли ваш ребенок есть и пить?
- Вы пробовали какие-либо процедуры в домашних условиях? Что-нибудь помогло?
- Были ли у вашего ребенка в последнее время какие-либо другие заболевания?
- Принимал ли ваш ребенок в последнее время какие-либо новые лекарства?
- Находится ли ваш ребенок под присмотром за ребенком?
- Что еще вас беспокоит?
Чем вы можете заняться в данный момент
Перед визитом посоветуйте ребенку отдохнуть и попить жидкости.Вы можете облегчить дискомфорт, связанный с лихорадкой, с помощью теплой ванны с губкой или прохладных компрессов. Спросите своего врача, безопасны ли безрецептурные лекарства от лихорадки для вашего ребенка.
Импетиго | Johns Hopkins Medicine
Что такое импетиго?
Импетиго — кожная инфекция. Когда это затрагивает только поверхность, это называется поверхностным импетиго. Импетиго также может поражать более глубокие участки кожи. Это называется эктима. Это может произойти на здоровой коже.Или это может произойти, если кожа была повреждена в результате пореза, царапины или укуса насекомого.
Импетиго чаще всего встречается у детей в возрасте от 2 до 5 лет. Оно заразно. Это означает, что он легко передается от одного человека к другому. Его можно распространять по дому. Дети могут заразить других членов семьи и снова заразить себя.
Что вызывает импетиго?
Импетиго вызывается бактериями. Бактерии, которые могут его вызвать, включают:
- Бета-гемолитический стрептококк группы А
- Золотистый стафилококк
Кто подвержен риску импетиго?
Импетиго чаще встречается у детей, но у взрослых также может быть инфекция.У ребенка больше шансов получить импетиго, если он или она:
- Тесно контактирует с другими людьми с импетиго
- Не содержит в чистоте (плохая гигиена)
- Находится в теплом, влажном (влажном) воздухе
- Имеет другие кожные заболевания, такие как чесотка или экзема
Какие симптомы импетиго у ребенка?
Симптомы могут проявляться у каждого ребенка по-разному. Они также различаются в зависимости от того, какие бактерии его вызвали. Симптомы могут включать:
- Красные шишки
- Язвы, заполненные жидкостью, стекающей жидкостью или покрытые коркой на поверхности
- Красные, опухшие и зудящие участки
- Увеличение ближайших лимфатических узлов (узлов)
Шишки или язвы могут быть болезненными и появляться на любом участке тела.Но чаще всего они встречаются на лице, руках и ногах.
Симптомы импетиго могут быть такими же, как и при других заболеваниях. Убедитесь, что ваш ребенок посещает своего врача для постановки диагноза.
Как диагностируется импетиго?
Врач спросит о симптомах и истории здоровья вашего ребенка. Он или она проведут медицинский осмотр вашего ребенка. Образец гноя из язв можно отправить в лабораторию. Это называется культурой. Это делается для того, чтобы узнать, какие бактерии вызвали инфекцию.Это может помочь врачу выбрать лучший антибиотик для лечения.Как лечится импетиго у ребенка?
Лечение будет зависеть от симптомов, возраста и общего состояния вашего ребенка. Это также будет зависеть от степени тяжести состояния. Лечение может включать:
- Крем или мазь с антибиотиком, отпускаемым по рецепту. Чаще всего это делается при легком импетиго. Крем или мазь с антибиотиками, отпускаемыми без рецепта, обычно не рекомендуются.
- Антибиотик в таблетках или жидкость для приема внутрь (перорально). Это чаще всего рекомендуется, если у вашего ребенка несколько участков импетиго или эктимы. Это также может быть рекомендовано, если импетиго есть у более чем одного человека в семье.
- Очистка и перевязка. Вам нужно будет осторожно промыть пораженные участки кожи вашего ребенка мягким мылом и водой. Накройте участки, из которых вытекает жидкость. Обязательно мойте руки до и после лечения импетиго вашего ребенка.
Какие возможные осложнения импетиго?
Возможные осложнения импетиго могут включать:
- Обострение или распространение инфекции
- Рубцы, которые чаще встречаются при эктиме
Импетиго, вызванное бета-гемолитическими стрептококковыми бактериями, может вызывать:
- Поражение почек (постстрептококковый гломерулонефрит)
- Лихорадка, проблемы с суставами и другие проблемы (ревматизм)
Что я могу сделать, чтобы предотвратить импетиго у моего ребенка?
Вы можете помочь предотвратить импетиго и предотвратить его распространение на других.Следующее может помочь:
- Не позволяйте ребенку посещать детский сад или школу в течение 24 часов после начала лечения антибиотиками. Ваш ребенок может вернуться через 24 часа. Прикройте все дренирующие язвы повязкой.
- Убедитесь, что ваш ребенок и все в вашей семье хорошо моют руки. Это означает использование воды с мылом и тщательную очистку.
- Не передавайте личные вещи, например полотенца или мочалки.
- Пусть каждый в доме пользуется собственными полотенцами для вытирания рук и после купания.Не делитесь полотенцами.
- Держите ногти вашего ребенка коротко. Это поможет предотвратить появление у ребенка царапин и распространение инфекции.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните врачу, если у вашего ребенка кожная инфекция после контакта с кем-либо, у кого импетиго.Основные сведения об импетиго у детей
- Импетиго — инфекция, поражающая кожу. Это вызвано бактериями.
- Вызывает язвы на коже.Язвы могут быть красными и болезненными и содержать жидкость, называемую гноем. Они могут стекать и покрываться коркой.
- Импетиго обычно лечат с помощью крема с антибиотиком, мази, пилюль или жидкости.
- Поддержание чистоты кожи может помочь предотвратить распространение импетиго. После ухода за ребенком очень важно хорошо мыть руки.
- Импетиго может передаваться в домашнем хозяйстве. Не делитесь полотенцами, мочалками или другими личными вещами.
- Ваш ребенок может вернуться в детский сад или школу через 24 часа после начала лечения антибиотиками.
Следующие шаги
Советы, которые помогут вам получить максимум удовольствия от посещения лечащего врача вашего ребенка:- Знайте причину визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые ваш врач дает вашему ребенку.
- Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку.Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
- Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться с лечащим врачом вашего ребенка в нерабочее время.Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Лечение стрептодермии у детей
Стрептодермия — это заразное и грозное заболевание, которое без надлежащего лечения приводит к осложнениям в виде почечной недостаточности и проблем с сердцем.
Похоже на стрептодермию, гнойные пузырьки, лопнувшись, образуют желтовато-серую зудящую корочку. В зависимости от сорта он может быть сухим или влажным, но чаще встречается первый вариант.Ребенок становится капризным, вялым, отказывается от еды.
Есть стрептодермия не на пустом месте. Для этого требуется комбинация факторов:
- снижение общего и местного иммунитета;
- заражение стафилококком;
- Раны или шероховатости на коже (часто встречается у детей).
Как вылечить стрептодермию у ребенка?
Во-первых, не нужно ставить себе диагноз — для этого есть кожвендиспансер, где точно расскажут, что случилось с малышом, и назначат адекватное лечение.Важным условием выздоровления станет полный отказ от водных процедур, то есть на пораженные участки не должно падать ни одной капли, ибо тогда распространение язвочек не остановится.
У ребенка должно быть только натуральное белье и одежда, чтобы влага не образовывалась и не попадала на кожу. Взрослым и детям старшего возраста важно строго соблюдать гигиену, ведь стрептодермия — очень заразное заболевание.
Лечение сухой стрептодермии у детей
Лечение стрептодермии у детей недорогое — нужна мазь и прижигающее средство, в котором прописаны анилиновые красители (бриллиантовый зеленый, фукорцин или метиленовый синий).
Перед лечением тщательно вымойте руки и используйте стерильную иглу для прокола пузырька с гнойным содержимым, а затем обработайте одним из вышеперечисленных средств. Как и через 30 минут, место поражения смазывают стрептоцидной мазью или повязкой с салициловым вазелином, чтобы сбросить корочки. Если имеется большая площадь поражения, то возможно назначение антибактериальной терапии.
В зависимости от площади и поверхности поражения лечение от этой болезни занимает от одной до двух недель.В это время прекращаются все контакты с окружающими, кроме тех, кто ухаживает за ребенком, чтобы не вызвать вспышку болезни. Инкубационный период длится около недели, а карантин, когда ребенку не нужно контактировать с другими детьми — 10 дней.
✿ Что делать, если у ребенка стрептодермия — 【Заболевания】
Стрептодермия — группа инфекционных заболеваний, поражающих верхние слои кожи. Чаще всего это происходит у детей, потому что их кожа более уязвима, чем кожа взрослого человека.
Симптомы стрептодермии
При стрептодермии на коже пациента появляются тонкостенные пузырьки, окруженные воспаленной кожей и наполненные прозрачной жидкостью. Эти образования стремительно увеличиваются в размерах, жидкость мутнеет, превращаясь в гной. Затем пузыри лопаются, а на их месте образуются желтые корочки. Этот процесс сопровождается невыносимым зудом и жжением, поэтому пациенты, особенно дети, расчесывают пораженные места, препятствуя заживлению ран. Чаще всего поражается кожа лица.Стрептодермию можно спутать с крапивницей, экземой, лишая и атопическим дерматитом, поэтому самолечение этого заболевания недопустимо.
Причины стрептодермии
Возбудитель заболевания — стрептококковая инфекция. Заражение происходит при бытовом контакте, при контакте с носителем инфекции или пациентом. Летом стрептодермия провоцирует кожные травмы (в том числе потертости), не соблюдается личная гигиена; Зимой к этим причинам добавляются инфекционные заболевания верхних дыхательных путей.Часто стрептодермией страдают дети и люди с ослабленным иммунитетом, которые испытывают хронический стресс и системное переутомление.
Часто массовые вспышки стрептодермии происходят в детских садах и начальной школе. Причина в том, что эта инфекция чрезвычайно заразна, а также невозможно определить начало заражения. Инкубационный период 7-10 дней; все, кто контактировал с пациентом в это время, подвергаются риску и могут заболеть. В таких случаях заведение должно быть помещено на карантин на 14 дней, а комната, игрушки, белье — тщательно продезинфицированы.
Как лечить стрептодермию у ребенка?
Дети часто заражаются грязными руками и игрушками. При появлении первых признаков заболевания следует обратиться к дерматологу, чтобы поставить точный диагноз и назначить комплексное лечение. При необходимости назначают антибиотики, поливитаминные и общеукрепляющие препараты. Во время болезни запрещено купание, также в этот период нельзя использовать для умывания простую воду, так как это провоцирует обострение стрептодермии.
Лечить стрептодермию можно в амбулаторных условиях; для обработки кожи врач назначает раствор бриллиантовой зелени или красителя Кастеллана; для снятия воспаления и зуда мазь с антибактериальным веществом. Довольно эффективный препарат «Фукорцин».
Профилактика стрептодермии
Чтобы избежать заражения, нужно соблюдать правила личной гигиены, хорошо обрабатывать посуду, игрушки и одежду моющими средствами с добавлением дезинфицирующих растворов. При травмах кожи необходимо обрабатывать их антисептическими растворами и вовремя подстригать ногти детям.
Большое значение имеет правильное питание, распорядок дня, прогулки на свежем воздухе и профилактика обострений хронических заболеваний.
Лечение стрептодермии у детей мазью. Местная и системная терапия в лечении стрептодермии у детей
,00Стрептодермия — инфицирование верхних слоев кожи тела, появление которого спровоцировано стрептококками. Чаще всего этим заболеванием болеют дети, особенно ему подвержены мальчики.Внешне патология проявляется в виде высыпаний примерно круглой формы.
Бывают случаи, когда стрептодермия приводит к тому, что они даже чешутся и болят. При отсутствии лечения болезнь продлится не менее 2 недель. Применение подходящих препаратов снимет проблему буквально за пару дней. Рассмотрим, какие мази используются для терапии стрептодермии.
Мазь от стрептодермии у детей и взрослых: разновидности
Качественное средство, убивающее микробы, снимающее воспаление и ускоряющее заживление пораженных участков эпителия.Продукт применяется несколько раз в день. Противопоказания: непереносимость, беременность и период лактации.
- Тетрациклиновая мазь. Антибиотик, средство широкого действия по отношению к бактериям. Борьба происходит на уровне белка. Действующее вещество — тетрациклин. Наносите препарат на проблемный эпителий пару раз в день или накладывайте повязку на 24 часа. Курс лечения 2 недели. Противопоказания: непереносимость, нарушение функции печени, грибковая инфекция, снижение количества лейкоцитов, гиперчувствительность, беременность, возраст пациента до 8 лет;
- Gentakan.Противомикробный препарат от стрептодермии длительного действия, который применяется только для наружного применения. В составе присутствует сульфат аминогликозида, цинк и триптофан, кремний и полиметилсилоксан. Средство применяют на протяжении всего времени терапии раны до полного выздоровления … Сразу после травмы повязку меняют 2 раза в день.
После того, как воспалительный процесс утих, повязку рекомендуется менять один раз в течение 2 дней. После нанесения состава в обязательном порядке накладывают стерильную повязку на несколько часов до полного впитывания препарата.Противопоказания: повышенная чувствительность к веществам, входящим в состав препарата;
- Бактробан. Антибиотик широкого спектра действия, подавляющий распространение бактерий, блокируя их размножение на клеточном уровне … В составе есть действующее вещество — мупироцин. Наполнитель — макрогол. Мазь наносится на пораженные участки кожи ватным тампоном, обязательно наложить стерильную повязку. Эти повязки меняют 3 раза в день.
Стрептодермия приводит к продолжительности терапии до 10 дней.При отсутствии результатов через 5 дней лечения лучше поискать другой метод терапии. Противопоказания: повышенная чувствительность к компонентам и повреждение больших площадей;
- Мазь Фузидерм. Противомикробный препарат местного действия, который применяется только для наружного применения. В состав входит действующее вещество, фузидиевая кислота, а также дополнительные вещества: белый воск, белый вазелин, спирт и минеральное масло. Лечится стрептодермия, нанося средство тонким слоем на больные участки тела пару раз в день.Оставить на 10 часов.
При наличии некротических масс на поверхности раны их необходимо удалить перед нанесением крема. Курс терапии 7 дней. Противопоказания: гиперчувствительность, кожные инфекции, беременность и лактация, возраст пациента до 1 месяца;
После заражения пройдет чуть больше недели, прежде чем заражение проявится вначале. розовые пятна округлой формы, которые постепенно начнут переходить в гнойные ранки, а поврежденная сухая кожа начнет чесаться, шелушиться.Расчесывая пораженные участки, человек невольно способствует заражению новых участков.
Появляются крупные очаги поражения:
- на коже лица;
- фут;
- руки;
- голени.
Постоянный дискомфорт, раны, преимущественно на лице, вынуждают человека немедленно начать лечение. А для этого в первую очередь нужно посетить дерматолога, чтобы он помог подобрать подходящую мазь, назначить препараты для повышения иммунитета и остановить распространение опасной инфекции.
Препарат подбирается с учетом тяжести заболевания, состояния организма, наличия других заболеваний и многих других обстоятельств.
2 Эффективные лекарственные средства
В аптеках доступно множество наружных средств широкого спектра действия, которые эффективно побеждают болезнь.
3 Антибиотики в лечении недуга
Антибиотики часто нужны при стрептодермии, поэтому есть специальные мази, которые очень полезны на поздних стадиях заболевания, когда уже знакомые антисептики не справляются с инфекционными агентами.Для его тушения используются мази с антибиотиками.
- Гиоксизон. Больше всего помогает тем, у кого на фоне болезни развивается аллергическая реакция … Уничтожает бактерии, снимает воспаление, зуд. Поскольку в состав препарата входит антибиотик и гидрокартизон, мазь имеет некоторые противопоказания, заключающиеся в восприимчивости человека к этим компонентам, при новообразованиях или вирусных заболеваниях … Наносится очень тонким слоем.
- Бактробан. Предотвращает развитие инфекций, останавливая рост патогенных организмов.Обладает очень сильным действием, поэтому во время лечения может возникнуть эритема, крапивница, аллергия. Лучше всего наносить мазь стерильной ватной палочкой, а сверху накладывать повязку.
- Мазь эритромициновая. С его помощью можно быстро избавиться от инфекции, но поскольку мазь содержит сильные компоненты, ее назначают редко из-за опасного воздействия на организм, особенно при наличии аномалий в работе печени.
- Тетрациклиновая мазь. Это отличный антисептик, который лечит кожные инфекции, влияя на синтез белковых структур в бактериях.Можно использовать препарат в виде компресса.
- Банеоцин. Он имеет двухкомпонентный антибиотик и используется при лечении кожных инфекций. Возможны побочные эффекты — слишком сухой эпителий, кожные высыпания.
Помните, что при лечении болезни все лекарства должен назначать врач.
Стрептодермия — кожное заболевание, развивающееся под действием стрептококков (группа А) и продуктов их жизнедеятельности. Если вовремя не начать лечение, то результатом такого халатного отношения к своему здоровью могут стать осложнения в виде поражения.внутренние органы и иммунная система.
Стрептодермия появляется через 7-10 дней от начала заражения. Первый признак заболевания — розоватые пятна на коже, которые впоследствии переходят в абсцессы. При этом кожа начинает чесаться и шелушиться. Образования хорошо видны людям, что, конечно, влияет на общение с окружающими.
Мази антисептические
Поэтому только дерматолог может догадаться, какое из них принесет положительный эффект.Врач проведет необходимые исследования и назначит эффективное лечение в зависимости от тяжести заболевания и индивидуальных особенностей пациента.
Мазь цинковая
Средство предназначено для борьбы с болезнетворными микроорганизмами … Основное действующее вещество — цинк, эффективно борется с бактериями. Кроме того, препарат не сушит кожу, а, наоборот, увлажняет и питает ее. Масляная основа обеспечивает лекарства длительного действия.
Наносится исключительно на пораженный участок тонким слоем от 4 до 6 раз в день.После использования продукта побочные эффекты не заметны. Препарат практически не имеет противопоказаний, кроме индивидуальной непереносимости веществ, входящих в его состав.
Мазь салициловая
Средство предназначено для быстрого устранения воспалительного процесса в очаге поражения. Обладает дезинфицирующим действием. Его наносят на пораженный участок 2-3 раза в день. Продолжительность терапии будет зависеть от запущенности стрептодермии (в среднем это 2-3 недели).
Не используйте более 2 граммов для одноразового использования.значит, так как основное действующее вещество может проникнуть в кровоток, что поспособствует развитию сильной аллергии.
Мазь цинковая салициловая
Препарат имеет следующие действия:
- противовоспалительное;
- дезинфекция;
- регенерирующий.
Наносится на кожу 2 раза в сутки. Перед применением рекомендуется смазать пораженное место антисептиком. Средство не используется на участках с открытыми ранами.Противопоказано применять препарат беременным, детям.
Мазь со стрептоцидом
Главный компонент активно борется с микробами, а также тормозит размножение и рост стрептококков. В связи с этим инфекция быстро подавляется, а защитные функции кожи восстанавливаются. Продолжительность медикаментозного лечения будет зависеть от степени прогрессирования стрептодермии.
Нельзя употреблять продукт в период кормления грудью и беременным, особенно в первом триместре.Кроме того, запрещено лечиться средством людям с заболеванием почек.
Норфулфазол мазь
Быстро подавляет рост и размножение стрептококков. Следует отметить, что это средство в последнее время все реже и реже назначают при лечении стрептодермии, поскольку у бактерий быстро вырабатывается устойчивость к его основному действующему компоненту.
- беременным;
- в период лактации;
- при заболеваниях печени почек;
- ребенок до 12 лет.
С осторожностью назначают людям при наличии заболеваний. эндокринная система … Применяется 2 раза в день.
Мазь серная
Мазь Вишневского
Средство быстро снимает воспаление на коже. Обладает заживляющим, антибактериальным действием … Мазь Вишневского не имеет противопоказаний. Он используется для лечения стрептодермии как у детей, так и у взрослых.
Применяется 2 раза в день на пораженные участки кожи.Сверху накладывается повязка. Лечение длится до полного восстановления эпидермиса.
Мазь оксолиновая
Препарат обладает противовирусным и противомикробным действием. При стрептодермии назначают 3% мазь. Наносится на кожу тонким слоем. Продолжительность терапии от 1 недели до 1 месяца.
Средство практически не имеет побочных эффектов. Лишь в редких случаях при длительном применении можно заметить нежелательные реакции на коже в виде покраснения и крапивницы.
Стоит сказать, что все побочные эффекты от применения мазей местного действия исчезают сразу после прекращения лечения.
Мази с антибиотиками от стрептодермии
Рекомендуется использовать продукты, содержащие антибиотик, только в том случае, если местные мази не дали положительного эффекта и кожная инфекция продолжает распространяться.
Ни в коем случае нельзя приобретать препараты без предварительной консультации с врачом.
Гиоксизон
Основное действующее вещество — окситетрациклина гидрохлорид и гидрокортизон. Гиоксизон борется с воспалением кожи, вызванным бактериальными инфекциями.Основные действующие вещества убивают болезнетворные микроорганизмы, устраняют аллергические проявления в виде зуда и жжения.
Для лечения стрептодермии необходимо наносить 0,5-1 г, исключительно на пораженный участок 1-3 раза в день. Изделие втирать не нужно.
Следует отметить, что Гиоксизон эффективно борется даже с самыми сложными формами стрептодермии.
Бактробан
Препарат содержит антибиотик расширенного спектра действия — мупироцин. Основное действующее вещество останавливает рост и размножение возбудителей инфекций.Основное показание препарата — борьба с тяжелыми формами стрептодермии. Средства наносятся на ватный диск и прикладываются к пораженному месту поражения 1 раз в сутки. Застегивается марлей.
Мазь эритромициновая
Назначают при заболевании достаточно редко, в связи с пагубным воздействием на организм. Обладает антимикробным и противовоспалительным действием. Кроме того, вспомогательные компоненты, входящие в состав препарата, способствуют восстановлению работы сальных желез.
Применять 1-2 раза в день. Продолжительность терапии 7-10 дней. Нельзя употреблять средство при наличии заболеваний печени и индивидуальной непереносимости макролидов.
Тетрациклиновая мазь
Препарат влияет на антисептическое действие кожи … За счет этого эффекта от применения средства прекращается рост и размножение возбудителя, прекращается распространение инфекции, быстро восстанавливаются защитные функции кожи.
Применяется дважды в день, можно в виде компресса.Продолжительность лечения зависит от степени тяжести стрептодермии.
Синтомициновая мазь
Основное действующее вещество мази воздействует на белок возбудителя, в результате чего нарушается синтез. В результате возбудитель погибает. Мазь с синтомицином эффективно борется с теми штаммами, которые устойчивы к действию стрептомицина и пенициллина.
Нанесите средство под повязку. На компресс рекомендуется приложить пергамент или фольгу.Повязку нужно менять раз в 2 дня. Мазь разрешено использовать при беременности.
Стоит сказать, что использование мазей с антибиотиками может сопровождаться нежелательными реакциями в виде аллергии, зуда, жжения, крапивницы. Побочные эффекты самоуничтожаются после прекращения лечения.
Мази от стрептодермии намного эффективнее таблеток … Ведь в первом случае положительная динамика наблюдается быстрее. К тому же использование этих средств в большинстве случаев не сопровождается нежелательными реакциями, а противопоказаний к их применению немного.Однако не стоит покупать лекарства от стрептодермии без предварительной консультации с врачом.
Стрептококковая пиодермия или стрептококковая пиодермия — инфекционное заболевание кожи … Заболевание развивается в результате попадания в организм анаэробных бактерий — стрептококков, вызывающих ангину, менингит, пневмонию, бронхит, скарлатину. Этот вид бактерий очень коварен, отличается своей жизнеспособностью. Бактерии не причиняют вреда коже здорового человека с сильным иммунитетом, но это стоит того, чтобы иммунная система хоть немного нарушила их, так как они начинают размножаться и активно действовать, вызывая воспаление.
Оптимальные условия для размножения бактерий — грязная кожа. Они могут попасть в организм через повреждение кожи, небольшие ранки. Инфекционное заболевание заразно, передается контактным путем от больного к здоровому человеку … Бороться с инфекцией поможет специальная мазь от стрептодермии, которую вам купит врач, подскажет после осмотра больного, а мы рассмотрим самые распространенные и эффективные. .
Особенности болезни
Чтобы по ошибке не лечить очередное инфекционное заболевание кожи, важно знать, как проявляется стрептодермия.Наиболее ярко проявления патологии проявляются на коже, которая при повреждении бактериями становится сухой, появляются трещинки и зуд. На теле пациента заметны красные высыпания разного размера, особенно на лице, спине и ягодицах. Пятна имеют розовато-бледный оттенок, до 5 см в диаметре. По мере прогрессирования инфекции на месте пятен появляются пузырьки, наполненные мутной жидкостью. После вскрытия пузырьков образуются корочки. Если в качестве лечения не применять антибактериальные мази, на их месте появятся кровоточащие язвы круглой формы.
У взрослых и детей, страдающих стрептодермией, бактерии чаще всего активируют свое действие:
- на лице, особенно на лобной части;
- за ушами;
- на стопы и руки;
- на пальцах рук и ног, межпальцевое пространство;
- в паховой области;
- между ягодицами.
Несмотря на распространение инфекции по телу, лицо по-прежнему является излюбленной средой размножения бактерий.
Инфекция вызывает сильный зуд. При расчесывании пораженных участков ребенок переносит инфекцию на остальные части тела.Таким же образом инфекция попадает на руки, ноги, спину и живот во время купания малыша.
Методы лечения детей
Многие родители спрашивают, как мазать, как правильно выбрать средство, чтобы инфекция прошла как можно быстрее. Рассмотрим основные лекарства, оказывающие положительное влияние на болезнь и рекомендованные для лечения детей.
Внимание! При первых признаках инфекционного заболевания у детей первым делом нужно обратиться к врачу.Он может точно сказать и назначить лечение.
Осмотрев ребенка, выслушав его жалобы, врач подскажет, какая мазь лучше подходит для обработки кожи в конкретном случае. Он также подскажет, сколько раз намазывать очаги поражения, для скорейшего выздоровления, хотя такая информация есть в каждой инструкции по применению мази.
Мазь от стрептодермии для детей — лучшее средство быстрого действия… Сегодня производители фармацевтики предлагают широкий ассортимент мазей и бальзамов для детей и взрослых от инфекционных кожных заболеваний. Они губительно влияют на жизнедеятельность бактерий, ускоряют процесс заживления, препятствуют распространению инфекции по здоровым участкам тела.
Особенности мазей
Многие родители, чьи дети случайно подхватили заразную инфекцию, интересуются, можно ли мазать стрептодермию зеленкой? Доктора говорят да.
Зеленка, марганцовка, фукорицин — средства для местного лечения инфекций, обладают дезинфицирующими и подсушивающими свойствами. С помощью этих препаратов обрабатывают участки пораженной кожи дважды в день.
Мазь цинковая
Цинковая мазь от стрептодермии у детей — эффективное средство, обладающее смягчающими и увлажняющими свойствами. Благодаря содержанию цинка мазь успешно борется с инфекцией. Врачи рекомендуют одновременно использовать левомицетин для усиления действия мази.Средство наносят на поврежденные участки кожи тонким слоем примерно 6 раз в день. Противопоказаний не имеет, поэтому мазь рекомендована к применению детям и взрослым.
Салициловый
Салициловая мазь обладает противовоспалительными, дезинфицирующими свойствами … Применять до 3-х раз в день. В зависимости от того, сколько дней длится заживление ран, применяется столько же средства. Мазь необходимо использовать до полного заживления кожи, иногда продолжительность лечения составляет около месяца.Разовое употребление продукта не должно превышать двух граммов, так как продукт содержит салициловую кислоту, которая при попадании в кровоток может вызвать аллергическую реакцию.
Стрептоцидное
Мазь со стрептоцидом обладает противомикробными свойствами, губительно действует на инфекцию, вызванную стрептококками. Продолжительность приема препарата зависит от степени тяжести заболевания. В период применения мази врачи рекомендуют пить много воды. Средство негативно влияет на развитие, размножение бактерий.Средство противопоказано беременным и кормящим матерям, детям, пациентам, страдающим нарушением функции почек.
Мазь Вишневского
Мазь Вишневского обладает быстрым ранозаживляющим действием. Его применяют для лечения тканей, пострадавших от воспалительных процессов … В состав средства входят компоненты, являющиеся антисептиками, нейтрализующие действие микробов, восстанавливающие процесс кровообращения. С лечебной целью мазь дважды в день наносится на пораженные участки кожи, сверху накладывается повязка и фиксируется.Практически не имеет противопоказаний к применению.
Эритромицин
Мазь эритромициновая относится к группе препаратов макролидов. Назначают при негативном воздействии бактерий на организм. Средство оказывает противовоспалительное, антибактериальное действие, участвует в регуляции функции сальных желез. Лечение средством проводят около 10 дней, в течение дня наносят на пораженные участки кожи 2-3 раза. Противопоказан пациентам, страдающим нарушением функции печени, гиперчувствительностью к одному из его компонентов.
Тетрациклин
Тетрациклиновая мазь эффективно борется со многими инфекциями, поражающими кожу, при ожогах, порезах, ее применяют для предотвращения заражения бактериями. Обладает антисептическим действием. Способ применения, допустимая дозировка указаны в инструкции по применению мази. Препарат можно использовать в виде компресса. Продолжительность лечения зависит от тяжести течения болезни. Для усиления терапевтического эффекта с этим средством рекомендуется одновременно применять препараты, содержащие глюкокортикостероиды.
синтомицин
Синтомициновая мазь — антибиотик широкого спектра действия. Средство необходимо нанести на пораженный участок кожи, наложить повязку, которую нужно менять через день. С осторожностью применять при беременности.
Левомеколь
Левомеколь мазь при стрептодермии оказывает комплексное действие. Его употребление увеличивает защитные функции иммунной системы, ускоряет процесс заживления ран и снимает воспаление. Средство необходимо нанести на чистую салфетку, приложить к пораженному месту и зафиксировать повязкой.Лечение проводится до полного выздоровления пациента.
Мазь с антибиотиком назначается, когда лечение обычными антисептиками неэффективно в борьбе с возбудителями инфекционного заболевания. Детям такие средства назначают в исключительных случаях.
Для быстрого выздоровления и предотвращения распространения инфекции среди остальных членов семьи врачи рекомендуют изолировать больного ребенка. Выделите ему отдельную комнату, посуду, постельное белье … Нельзя купать ребенка в период лечения, потому что именно вода является оптимальной средой для распространения и размножения стрептококков на коже.
Стрептодермия — инфекционное заболевание, которое требует немедленного лечения, изоляции инфицированных от других, чтобы предотвратить развитие эпидемии.
Антибиотики являются одним из основных компонентов комплексной терапии дерматологических заболеваний ярко выраженной инфекционной природы.
Решение о применении антибиотиков на определенном этапе лечения принимает дерматолог. Обычно это поздние стадии заболевания, когда классические антисептики и другие средства перестают оказывать должное влияние на возбудителей проблемы, а инфекция стремительно распространяется по эпителию.
Перед применением антибактериальных средств обычно назначают антибиотикограмму, позволяющую выявить чувствительность стрептококка к тому или иному препарату.
Антибиотики при стрептодермии у детей
Системные для детей Общие антибиотики назначают только в крайних случаях.
Препараты первого выбора в этом случае определяются местные мази с антибиотиками, которые оказывают минимальное негативное влияние на организм ребенка и не требуют дополнительной поддерживающей и общеукрепляющей терапии.
Гентаксановая мазь от стрептодермии
Мазь комплексного противомикробного действия с длительным периодом действия. Основные компоненты: аминогликозид гентамицина, триптофан, цинк, органический сорбент. Обладает длительным действием, эффективен в отношении грамположительной патогенной микрофлоры и грамотрицательных микроорганизмов.
Применяется для лечения инфицированных ран, рожистого воспаления, стрептодермии, ожогов с нагноением, профилактики сепсиса, пролежней. Мазь наносится тонким слоем 0.5 мм, который полностью покрывает пораженный участок, после чего сначала выполняется дренирование, затем поверх наложенного слоя накладывается плотная повязка. Возможные побочные эффекты: зуд, контактный дерматит, аллергические проявления в виде.
Бактробан
Мазь противомикробная на основе мупироцина — активный антибиотик местного действия широкого спектра действия. Препарат подавляет развитие и размножение патогенной микрофлоры, а при увеличении дозировки оказывает прямое бактерицидное действие.
Бактробан эффективен против стрептококков, стафилококков, протея, бордареллы, морахеллы, гемофильной микрофлоры. Мазь назначают как элемент комплексной терапии при различных кожных заболеваниях инфекционной природы, а также как монопрепарат при стрептодермии.
Желательно нанести препарат ватным тампоном, равномерно распределив по пораженному участку, после чего обработанные участки кожи необходимо закрыть толстой повязкой. Возможные побочные эффекты — гиперемия, крапивница, эритема, незначительные аллергические реакции.
Мазь противомикробная на основе двухкомпонентного местного антибиотика (неомицин сульфат и бацитрацин) синергетического пролонгированного действия. Эффективен преимущественно против грамположительной микрофлоры.
Препарат применяется для лечения кожных заболеваний, сопровождающихся бактериальной инфекцией, в большинстве случаев не имеет тканевой непереносимости и инактивации.
Оптимально применять Банеоцин под тугой повязкой два раза в день в течение не менее десяти дней. Побочные действия препарата — кожные высыпания, сухость эпителия, в редких случаях суперинфекция.
Антибиотики при стрептодермии у взрослых
В комплексное лечение стрептодермии у взрослых пациентов, обычно включающее наряду с местными антибактериальными средствами, указанные выше, также входят антибиотики системного действия широкого спектра действия. Основные группы препаратов, назначаемых в этом случае, описаны ниже.
Пенициллины
Чаще всего именно пенициллины являются препаратами первого выбора для лечения стрептодермии. Их эффективность достаточно высока. При этом они оказывают минимальное негативное влияние на печень человека.Наиболее востребованные:
Амоксиклав
Комбинированный антибиотик на основе амоксициллина и клавулиновой кислоты. Обладает пролонгированным действием, имеет высокую биодоступность, не разрушается в желудочно-кишечном тракте. Эффективен в отношении стрептококков, стафилококков, гонококков, энтерококков. Его назначают в качестве терапии различных типов инфекций, применяемых в ЛОР-практике, дерматологии, гинекологии, челюстно-лицевой хирургии … Суточная доза для взрослых составляет 625 мг 2 раза в сутки (одна таблетка). Препарат противопоказан при гепатите, желтухе и аллергии, может вызывать различные побочные эффекты со стороны желудочно-кишечного тракта (диарея, диспепсия), кожи (сыпь, эксфолиативный дерматит), нервной системы (судороги, гиперактивность), системы кровообращения и мочеполовой системы.
Аугментин
Современный комплексный препарат широкого спектра действия. Оказывает стойкое бактериологическое действие на большую часть грамположительной патогенной микрофлоры. Назначается при бактериальных инфекциях дыхательной системы, инфекционных поражениях кожи, остеомиелите, перитоните и послеоперационных инфекциях. Максимальная суточная доза препарата для взрослых — до семи граммов при внутривенном введении, разовая — не более двух таблеток по 600 мг. Точная дозировка определяет ваш. Препарат противопоказан пациентам с нарушением функции печени, беременным и аллергикам.Побочные эффекты — диспепсия, колит, крапивница, в очень редких случаях эритрема.
Макролиды
Макролиды также эффективно справляются со стрептодермией, однако они являются препаратами второго выбора для более сильного негативного воздействия на организм.
Современный антибиотик азалид, оказывающий бактерицидное действие на большинство грамположительных бактерий и анаэробных микроорганизмов. Быстро всасывается в желудочно-кишечном тракте, отлично проникает в мягкие ткани, кожу и дыхательные пути.Обычно назначают при инфекционных поражениях ЛОР-органов, бактериальных инфекциях кожи, уретритах и болезни Лайма. Азитромицин принимают 1 раз в сутки (таблетированная форма) по две таблетки первые два дня, начиная с третьего дня — по одной таблетке на прием. Продолжительность курса 10-12 дней. С осторожностью назначают при заболеваниях почек и печени, сердечной аритмии, аллергии, а также одновременно с антацидами. Возможные побочные эффекты — метеоризм, боли в животе, рвота, диарея, кожная сыпь, повышение концентрации ферментов печени.
Эритромицин
Препарат обладает выраженным антимикробным действием в отношении распространенных грамположительных и грамотрицательных микроорганизмов, в том числе стрептококков, менингококков, гонококков, трахом, действие эритромицина усиливается при сочетании с тетрациклинами и стрептомицином. Его назначают при легочных и респираторных инфекциях, заболеваниях урогенитальной области, различных поражениях кожи. Разовая доза — 0,5 грамма действующего вещества, суточная норма не должна превышать двух граммов.Назначается точная дозировка антибиотика. Эритромицин с осторожностью назначают аллергикам и людям с хроническими заболеваниями почек и печени. Возможные побочные эффекты — диарея, рвота, желтуха, аллергические проявления.
Бета-лактамные цефалоспорины
Макролиды и пенициллины в некоторых случаях неэффективны при заболевании, особенно если к стрептококковой инфекции подключена другая патогенная микрофлора, вызывающая вторичное инфицирование пораженной дермы.
Здесь рационально использовать цефалоспорины, обладающие высокой эффективностью против очень широкого круга положительных и отрицательных микроорганизмов. При использовании цефалоспоринов в комплексной терапии поддерживающих нормальную микрофлору кишечника препараты (пробиотики и пребиотики), а также гепатопротекторы.
Самым эффективным цефалоспорином третьего поколения, который обычно назначают против стрептодермии, считается именно этот препарат. Обладает выраженным бактерицидным действием, действуя как прямой ингибитор синтеза клеточной ткани патогенных бактерий… Более 90 процентов активного вещества связывается с альбумином плазмы, а общая биодоступность цефтриаксона приближается к 100 процентам. Препарат назначают при огромном спектре инфекционных заболеваний дыхательных путей, кожи (в том числе стрептодермии), брюшной полости, органов малого таза, брюшного тифа и др. Чаще всего препарат применяют внутримышечно — 0,5 г препарата смешивают с 2 мл. воды и медленно вводят в верхний внешний квадрат ягодиц. Максимальная доза — до 4 граммов цефтриаксона в день, однако ваш врач подберет индивидуальную дозировку.Цефтриаксон противопоказан беременным и кормящим женщинам, а также пациентам с печеночной недостаточностью … Возможные побочные эффекты — диарея, тошнота, высыпания, интерстициальный нефрит, гепатит, желтуха, флебит, отек Квинке.
Полезное видео
Елена Малышева о лечении стрептодермии
Синдром Рейе — Симптомы и причины
Обзор
Синдром Рея (Рея) — редкое, но серьезное заболевание, вызывающее отек печени и мозга.Синдром Рея чаще всего поражает детей и подростков, выздоравливающих после вирусной инфекции, чаще всего от гриппа или ветряной оспы.
Признаки и симптомы, такие как спутанность сознания, судороги и потеря сознания, требуют неотложной помощи. Ранняя диагностика и лечение синдрома Рея могут спасти жизнь ребенка.
Аспирин связан с синдромом Рея, поэтому будьте осторожны, давая аспирин детям или подросткам от лихорадки или боли. Хотя аспирин одобрен для использования у детей старше 3 лет, детям и подросткам, выздоравливающим после ветрянки или гриппоподобных симптомов, никогда не следует принимать аспирин.
Для лечения лихорадки или боли рассмотрите возможность назначения ребенку младенцев или детей безрецептурных жаропонижающих и обезболивающих, таких как ацетаминофен (Тайленол и др.) Или ибупрофен (Адвил, Мотрин и др.) В качестве более безопасной альтернативы аспирину. Если у вас есть проблемы, поговорите со своим врачом.
Симптомы
При синдроме Рея уровень сахара в крови ребенка обычно падает, а уровень аммиака и кислотности в его или ее крови повышается.В то же время печень может набухать и образовывать жировые отложения. Также может возникнуть отек мозга, который может вызвать судороги, судороги или потерю сознания.
Признаки и симптомы синдрома Рея обычно появляются примерно через три-пять дней после начала вирусной инфекции, такой как грипп (грипп) или ветряная оспа, или инфекции верхних дыхательных путей, такой как простуда.
Начальные признаки и симптомы
Для детей младше 2 лет первые признаки синдрома Рея могут включать:
Для детей старшего возраста и подростков ранние признаки и симптомы могут включать:
- Постоянная или непрерывная рвота
- Необычная сонливость или вялость
Дополнительные признаки и симптомы
По мере прогрессирования состояния признаки и симптомы могут стать более серьезными, в том числе:
- Раздражительное, агрессивное или иррациональное поведение
- Замешательство, дезориентация или галлюцинации
- Слабость или паралич рук и ног
- Изъятия
- Чрезмерная вялость
- Пониженный уровень сознания
Эти признаки и симптомы требуют неотложной помощи.
Когда обращаться к врачу
Ранняя диагностика и лечение синдрома Рея могут спасти жизнь ребенка. Если вы подозреваете, что у вашего ребенка синдром Рея, важно действовать быстро.
Обратитесь за неотложной медицинской помощью , если ваш ребенок:
- Припадки или судороги
- Теряет сознание
Обратитесь к лечащему врачу вашего ребенка , если у вашего ребенка после приступа гриппа или ветрянки появятся следующие симптомы:
- Повторяющаяся рвота
- Становится необычно сонливым или вялым
- Имеет внезапные изменения поведения
Причины
Точная причина синдрома Рея неизвестна, хотя несколько факторов могут играть роль в его развитии.Синдром Рея, по-видимому, запускается при использовании аспирина для лечения вирусного заболевания или инфекции — особенно гриппа (гриппа) и ветряной оспы — у детей и подростков, у которых есть основное нарушение окисления жирных кислот.
Расстройства окисления жирных кислот — это группа наследственных нарушений обмена веществ, при которых организм не может расщеплять жирные кислоты из-за отсутствия или неправильной работы фермента. Скрининговый тест необходим, чтобы определить, есть ли у вашего ребенка нарушение окисления жирных кислот.
В некоторых случаях симптомы и признаки синдрома Рея могут дублироваться основным метаболическим состоянием, выявленным вирусным заболеванием. Наиболее частым из этих редких заболеваний является дефицит ацил-КоА-дегидрогеназы со средней длиной цепи (MCAD). Воздействие определенных токсинов, таких как инсектициды, гербициды и разбавитель для краски, может вызывать симптомы, похожие на симптомы синдрома Рея, но эти токсины не вызывают синдром Рея.
Факторы риска
Следующие факторы — обычно когда они встречаются вместе — могут увеличить риск развития у вашего ребенка синдрома Рея:
- Использование аспирина для лечения вирусной инфекции, такой как грипп, ветряная оспа или инфекция верхних дыхательных путей
- Наличие основного расстройства окисления жирных кислот
Осложнения
Большинство детей и подростков с синдромом Рея выживают, хотя возможны необратимые повреждения головного мозга различной степени.Без надлежащей диагностики и лечения синдром Рея может быть смертельным в течение нескольких дней.
Профилактика
Соблюдайте осторожность при назначении аспирина детям или подросткам. Хотя аспирин одобрен для использования у детей старше 3 лет, детям и подросткам, выздоравливающим после ветрянки или гриппоподобных симптомов, никогда не следует принимать аспирин. Это включает в себя простой аспирин и лекарства, содержащие аспирин.
Некоторые больницы и медицинские учреждения проводят обследование новорожденных на предмет нарушений окисления жирных кислот, чтобы определить, какие дети подвергаются большему риску развития синдрома Рея.Детям с известными нарушениями окисления жирных кислот не следует принимать аспирин или препараты, содержащие аспирин.
Всегда проверяйте этикетку, прежде чем давать ребенку лекарства, включая безрецептурные продукты, альтернативные или растительные средства. Аспирин может появиться в некоторых неожиданных местах, например, в Alka-Seltzer.
Иногда аспирин имеет и другие названия, например:
- Ацетилсалициловая кислота
- Ацетилсалицилат
- Салициловая кислота
- Салицилат
Для лечения лихорадки или боли, связанной с гриппом, ветряной оспой или другим вирусным заболеванием, подумайте о том, чтобы давать вашему ребенку безрецептурные жаропонижающие и обезболивающие, такие как ацетаминофен (Тайленол, другие) или ибупрофен (Адвил, Motrin, др.) Как более безопасную альтернативу аспирину.
Однако есть одна оговорка к правилу аспирина. Детям и подросткам, страдающим определенными хроническими заболеваниями, такими как болезнь Кавасаки, может потребоваться длительное лечение препаратами, содержащими аспирин.
Если вашему ребенку нужна терапия аспирином, убедитесь, что у него или нее действующие вакцины, включая две дозы вакцины против ветряной оспы и ежегодную вакцинацию от гриппа. Избегание этих двух вирусных заболеваний может помочь предотвратить синдром Рея.


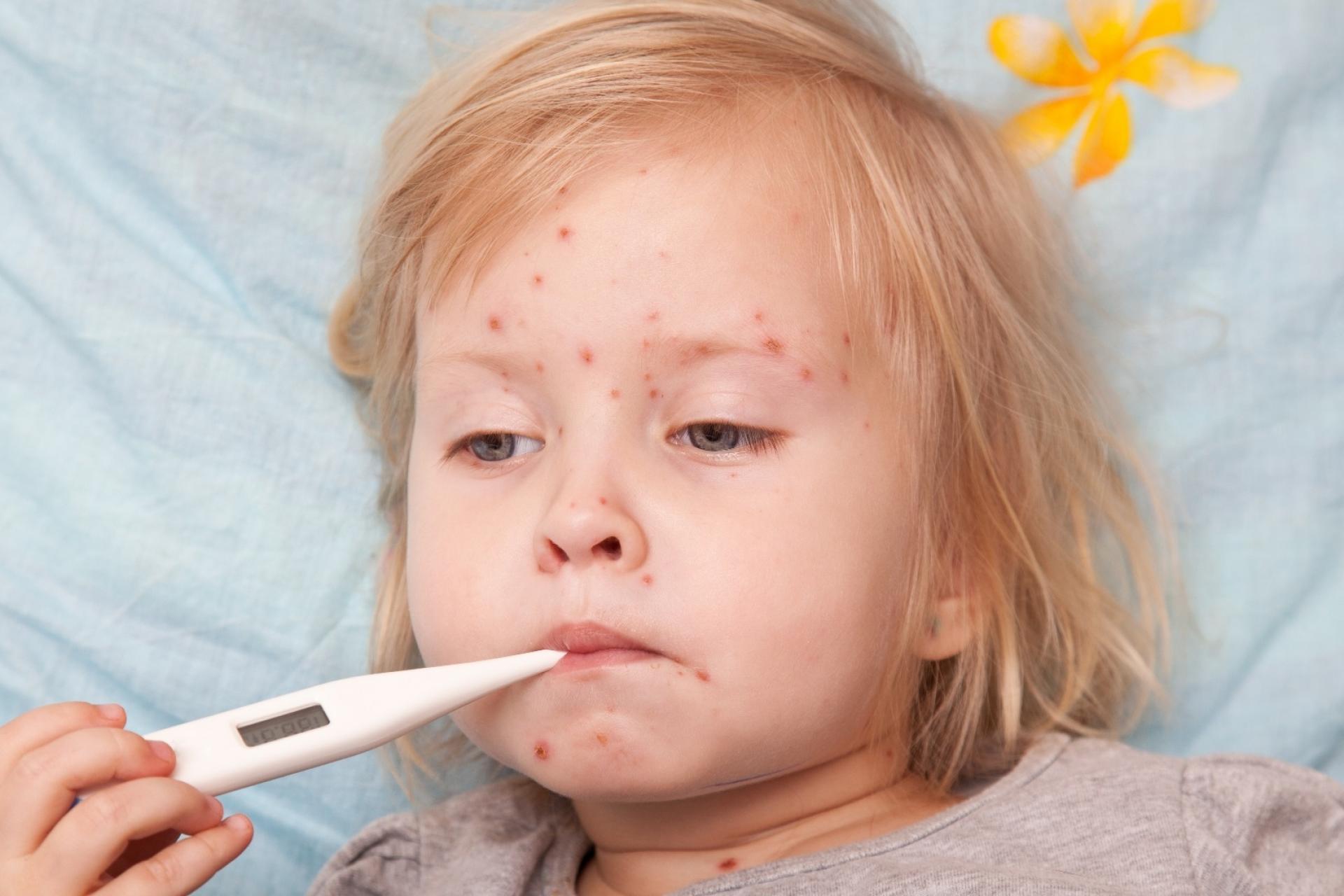

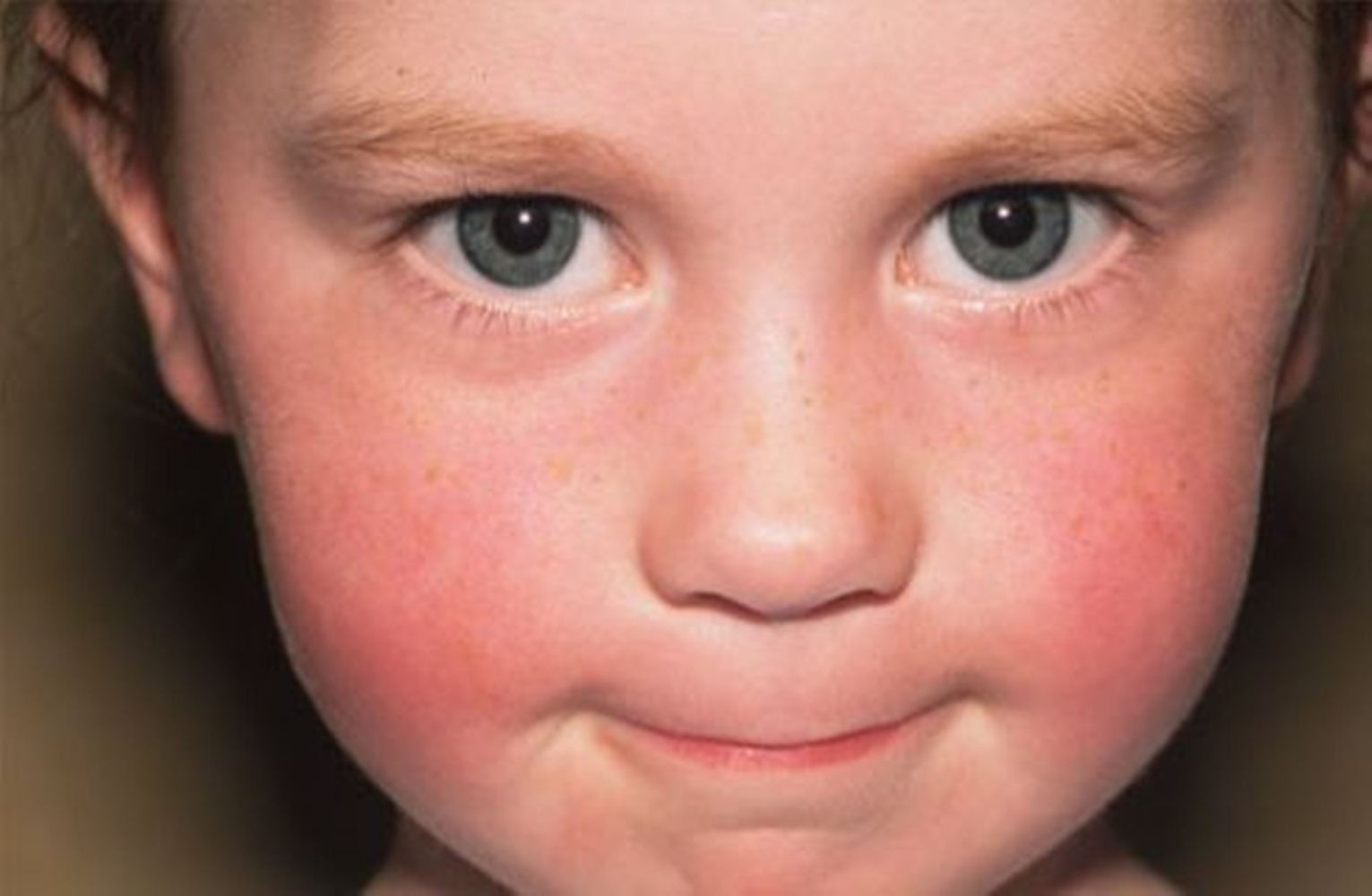
 Именно контакт с ней позволят пятнам расползаться по телу. Особенно хорошо это заметно в случае, когда первые элементы стрептококковых высыпаний появляются на лице (щеке, подбородке, на губах, на носу).
Именно контакт с ней позволят пятнам расползаться по телу. Особенно хорошо это заметно в случае, когда первые элементы стрептококковых высыпаний появляются на лице (щеке, подбородке, на губах, на носу).