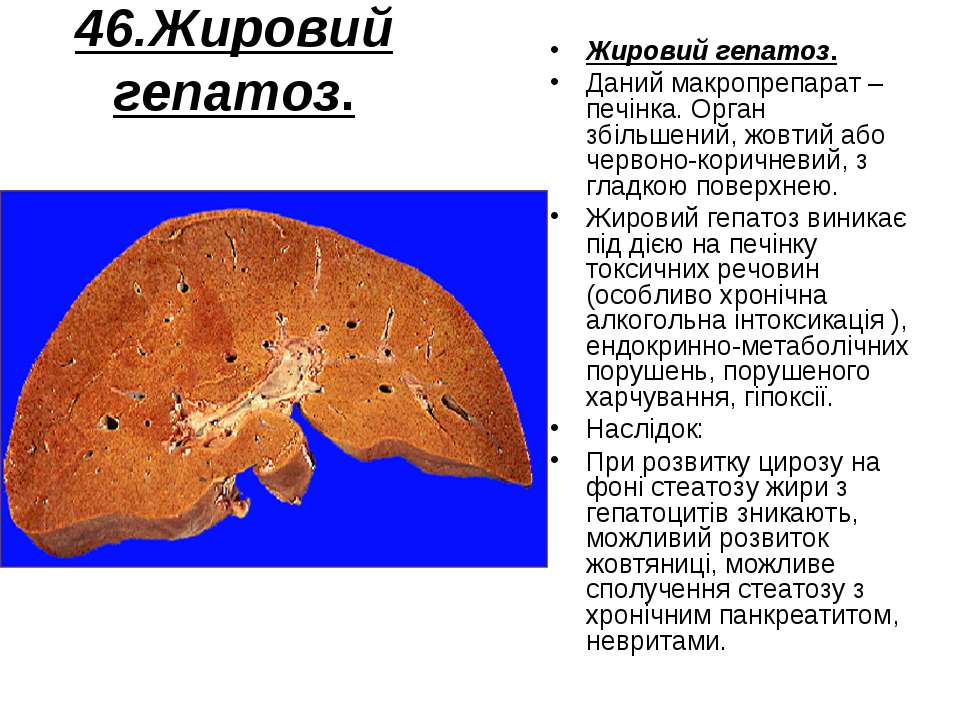
Жировой гепатоз печени: симптомы, причины, лечение
Жировой гепатоз или неалкогольная жировая болезнь печения (НАЖБП, стеатоз) — это заболевание, при котором в печени наблюдается избыточное накопление жиров (главным образом, триглицеридов). В норме в печени присутствует некоторое количество жира, но при воздействии некоторых патологических факторов может нарушаться баланс между синтезом и утилизацией жиров1. Содержание триглицеридов при НАЖБП может достигать 40% от массы печени (при норме около 5%).2
Причины развития НАЖБП
Существуют несколько факторов риска, связанных с развитием жирового гепатоза: 2,3,4
-
Малоподвижный образ жизни
-
Метаболический синдром
-
Сахарный диабет 2-го типа
-
Прием определенных лекарственных препаратов (эстрогены, тамоксифен, тетрациклин, ацетилсалициловая кислота, индометацин, антибиотики и др.
 )
) -
Нарушение питания (высококалорийная диета, избыточное поступление триглицеридов или жирных кислот из пищи)
-
Наследственные заболевания
-
Резкое снижение массы тела или голодание
Эти состояния часто сопровождаются накоплением жировых капель в гепатоцитах — клетках
печени. Их клеточная стенка, как и любых других клеток человека, сформирована
из двух слоев фосфолипидов. Они обеспечивают структуру и необходимые условия функционирования
клетки. На фоне заболеваний печени фосфолипидный баланс может нарушаться, что затрудняет нормальное
функционирование клеток.
Ведь от правильного состава мембраны клетки зависит работа белков, погруженных в нее, а также
ее эластичность, проницаемость и целостность2,5,6.
Появление жировых капель принято называть «первым ударом» патогенеза жировой болезни печени.
Избыточное накопление жировых капель — «второй удар» по печени в механизме
развития стеатогепатита, основа для запуска дальнейшего повреждения клеток и развития воспалительного
процесса
Особенности течения неалкогольной болезни печени
НАЖБП развивается в трех стадиях — стеатоз, неалкогольный стеатогепатит (НАСГ)
и фиброз1. НАЖБП часто протекает незаметно, практически бессимптомно.4 Пациент
может долго не знать о наличии у него заболевания, попросту не обращая внимания
на неспецифические изменения самочувствия.
На начальном этапе в клетках печени накапливается жир (главным образом, в виде триглицеридов). Эта стадия называется стеатоз печени.2 Она является обратимой, поэтому терапию оптимально начинать именно в этот момент 7. В первую очередь, это немедикаментозное лечение, направленное на изменение образа жизни. Лекарственная терапия жирового гепатоза может включать применение эссенциальных фосфолипидов, например, лекарственного препарата Эссенциале® форте Н.
В случае, если стадия стеатоза печени упущена, болезнь может прогрессировать до следующей стадии, сопровождаемой активацией процессов воспаления — в этом случае развивается неалкогольный стеатогепатит.2
Если и его не лечить, то болезнь может перейти на стадию фиброза: погибающие гепатоциты
постепенно могут начать заменяться соединительной тканью. В дальнейшем может развиться цирроз и, в некоторых случаях, даже гепатоцеллюлярная карцинома (рак печени).
В дальнейшем может развиться цирроз и, в некоторых случаях, даже гепатоцеллюлярная карцинома (рак печени).
Признаки НАЖБП. Возможные жалобы пациента
Как правило, пациенты не предъявляют специфических жалоб, указывающих на развитие жирового гепатоза.4 Нередко жировой гепатоз диагностируется случайно при обследовании по поводу другого заболевания. Часто симптомы, которые могут навести на мысль о НАЖБП, обнаруживаются у пациентов уже на стадии фиброза. Столь долгий срок объясняется тем, что у печени колоссальный запас прочности и, даже «страдая», она делает это «молча». Как минимум в 50% случаев жировой болезни печени нарушения печеночно — клеточной функции не наблюдается.3
Тем не менее, пациенты все же могут предъявлять жалобы на:
тяжесть в правом
подреберье и ощущение
дискомфорта
усталость,
слабость
нарушение
сна.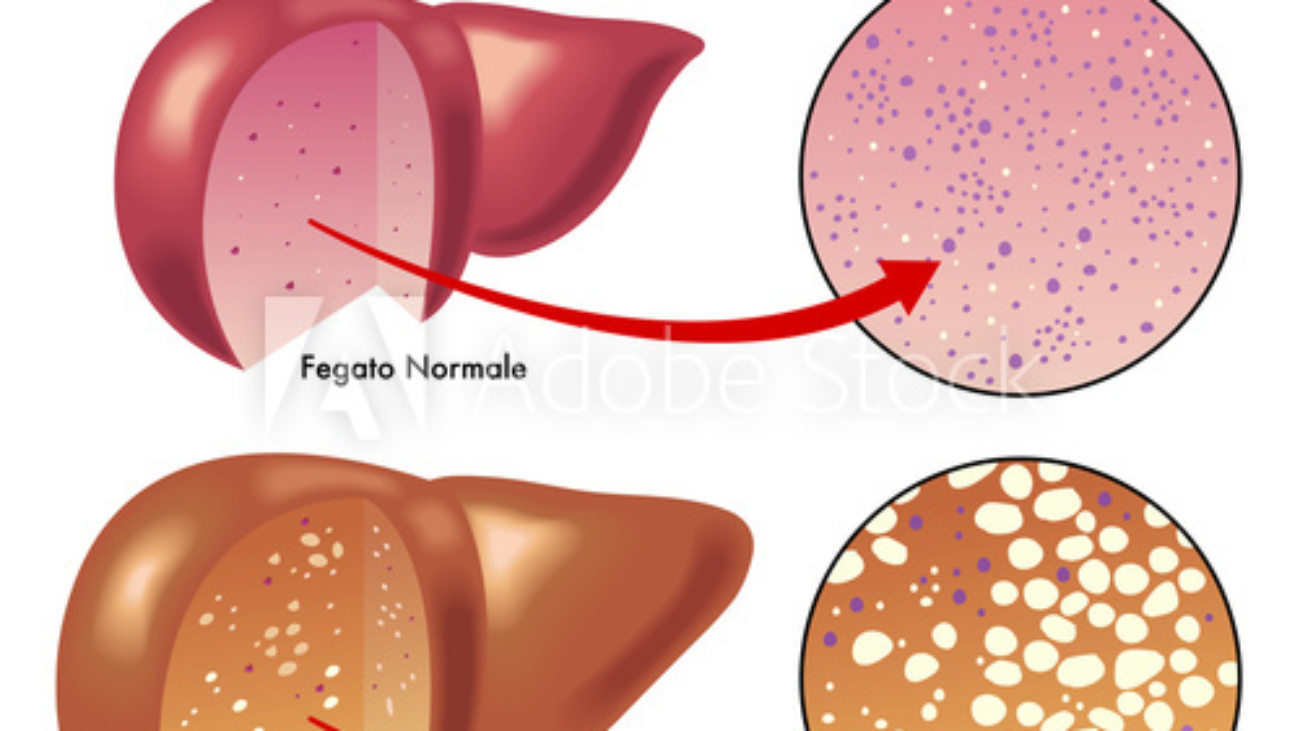 4
4
Лечение НАЖБП
Лечение болезни комплексное, состоит из нелекарственного метода терапии и приема препаратов. Нелекарственные методы — мероприятия по коррекции питания, снижению массы тела, регулярные физические нагрузки.
Медикаментозное лечение — прием гепатопротекторов. Среди них стоит отметить лекарственные
препараты на основе эссенциальных фосфолипидов. Фосфолипиды представляют собой «кирпичики»,
входящие в основу каркаса оболочки клетки.
 5
5Стеатоз печени – трудно излечимое заболевание, диагностика и лечение стеатоза
Нужно ли лечить стеатоз печени?
Очень часто при обычной УЗИ диагностике печени обнаруживаются диффузные изменения печени по типу стеатоза (жирового гепатоза, жировой инфильтрации печени). Стеатоз печени это обычное явление для людей пожилого возраста, чаще всего сопровождающее процессы старения, однако, в последнее время стеатоз печени характерен и для молодых людей и даже возможно без сопутствующего лишнего веса?
Безусловно, стеатоз это болезнь, которая выражается в том, что внутри печени формируется жировая ткань вместо тканей печени, не выполняющаяя функцию печени и отличается от ткани печени по своей структуре высокой плотностью. При стеатозе постепенно количество здоровой печени уменьшается и со временем оставшаяся здоровая часть не сможет обеспечить жизнедеятельность организма.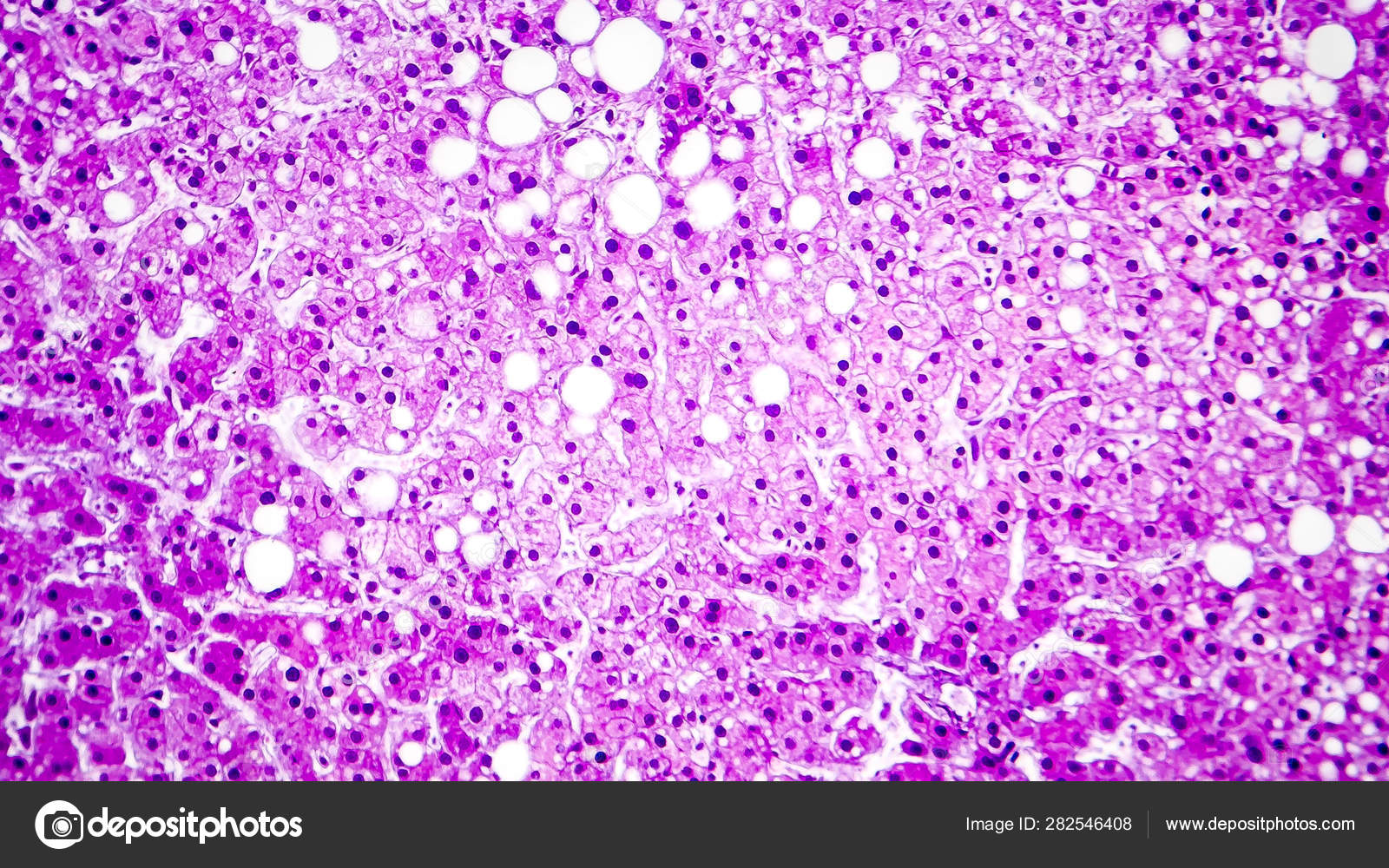 Эта стадия заболевания называется цирроз печени и трудно поддается лечению.
Эта стадия заболевания называется цирроз печени и трудно поддается лечению.
Проблема осложняется тем, что печень не болит, и даже при серьезном ее поражении у пациента не возникает никаких жалоб, за исключением возможного
Причины стеатоза печени
Что является причиной стеатоза печени, почему по статистике Европейской ассоциации гепатологов эта болезнь распространена как эпидемия? Самое распространенное мнение – это неправильное питание и малоподвижный образ жизни. И это большая ошибка. Причина стеатоза – не в неправильном образе жизни, а в гормональных и метаболических изменениях, это болезнь, которая, помимо коррекции образа жизни, питания и физических нагрузок, также требует наблюдения у гепатолога и эндокринолога!
Лечение стеатоза печени
Как и любое заболевание печени, при котором идет ее разрушение с возможным исходом в цирроз, лечение стеатоза возможно только медикаментозное, действующее на причину болезни.
Метаболический синдром лечит врач гепатолог совместно с эндокринологом, воздействуя как на причины заболевания, так и на следствие – стеатоз. Результатом лечения всегда является выздоровление, если лечение назначено вовремя. Кроме медикаментозной коррекции обменных нарушений, в комплекс лечения входят рекомендации по правильному питанию и физическим нагрузкам, которые сами по себе, без лечения, не дают результатов. Трудность лечения обусловлена тем, что доля успеха в лечении зависит от поведения пациентов, поэтому так важна серьезная информированность пациента и его желание получить результат.
Необходимые обследования для назначения и контроля лечения стеатоза печени
Для назначения лечения стеатоза ппнчени необходимо пройти обследование, выявляющее степень поражения печени и выраженность показателей метаболического синдрома. Современное оборудование нашего центра позволяет не только обнаружить жировую ткань в печени, но и посчитать сколько в процентном отношении в печени нормальной здоровой ткани и сколько неработающей жировой! Это важно для тактики лечения и прогнозов на выздоровление.
Аппарат Фиброскан с дополнительным датчиком оценки стеатоза позволяет не только оценить количественно жировую ткань в печени по степени стеатоза от 0 до 3, но и позволяет измерить результат лечения, который в большинстве случаев приводит к полной нормализации структуры печени (стеатоз 0). Лечение назначается индивидуально в зависимости от результатов обследования. Общей для всех схемы лечения нет, так как обменные и гормональные нарушения могут быть по-разному выражены.
Опыт лечения стеатоза печени
За более чем десять лет успешного лечения метаболического синдрома и стеатоза мы вылечили несколько тысяч пациентом, которые не только получили в результате лечения здоровую печень без стеатоза, но и расстались с лишним весом, иногда доходящим до 140 кг!
Результаты лечения стеатоза печени
Отзыв пациента:
Результат:
После лечения стеатоза печени снижение веса на 25 кг и полное удаление жира из печени — по данным Фиброскана степень стеатоза после лечения — s0
Что такое стеатоз печени?
Стеатоз печени (жировой гепатоз, жировая дистрофия печени, НАЖБП) – это состояние, при котором в клетках печени (гепатоцитах) наблюдается накопление жировых капель1,2.
Среди факторов риска, повышающих вероятность развития стеатоза, относят:
- Избыточную массу тела
- Сахарный диабет 2-го типа (нарушение углеводного обмена)
- Нарушение липидного обмена (гиперхолестеринемия)1
У 90% пациентов с избыточной массой тела выявляется стеатоз печени. 4 Наличие у пациента избыточного веса и ожирения можно оценить с помощью расчета индекса массы тела (ИМТ). Если данный показатель превышает 25 кг/м2, можно предположить, что у пациента имеется избыточная масса тела. Однако, данный показатель не учитывает распределение жира в организме и поэтому обычно оценивается в совокупности с другими показателями (в частности, объем талии, соотношение объема талии к росту).
4 Наличие у пациента избыточного веса и ожирения можно оценить с помощью расчета индекса массы тела (ИМТ). Если данный показатель превышает 25 кг/м2, можно предположить, что у пациента имеется избыточная масса тела. Однако, данный показатель не учитывает распределение жира в организме и поэтому обычно оценивается в совокупности с другими показателями (в частности, объем талии, соотношение объема талии к росту).
Какие изменения происходят в органе при этом состоянии?
Лечение жирового гепатоза может включать немедикаментозные и медикаментозные методы лечения1,2,5.
К немедикаментозным методам лечения жировой дистрофии печени относят мероприятия по изменению образа жизни, а именно:
- повышение уровня физической активности (физическая нагрузка должна быть регулярной и достаточной: например, ходьба не менее 20 минут 5 раз в неделю)2;
- уменьшение количества потребляемых с пищей жиров и легкоусвояемых углеводов (переход на средиземноморскую диету)2;
- полный отказ от приема
алкоголя2,4.

Также в терапии жирового гепатоза могут применяться и лекарства, например, препараты эссенциальных фосфолипидов, которые, встраиваясь в повреждённые участки мембран клеток, способствуют их восстановлению6. Одним из таких препаратов является Эссенциале форте Н3.
Дата публикации материала: 17 ноября 2020 года
MAT-RU-2003445-1.00-11/2020
Стеатоз печени
Когда говорят о печени, всегда подчеркивают, что это жизненно важный
и один из наиболее тяжело и постоянно работающих органов нашего тела.
Она выполняет около 500 различных функций.
Работу печени часто
сравнивают кс непрерывным производственным процессом на крупном
предприятии. Именно поэтому важно сохранить печень здоровой.
К основным функциям печени относятся детоксикационная. Потенциально
токсичные соединения она обеззараживает, нейтрализует, превращает в
водорастворимые формы, что позволяет их выводить в составе желчи и мочи.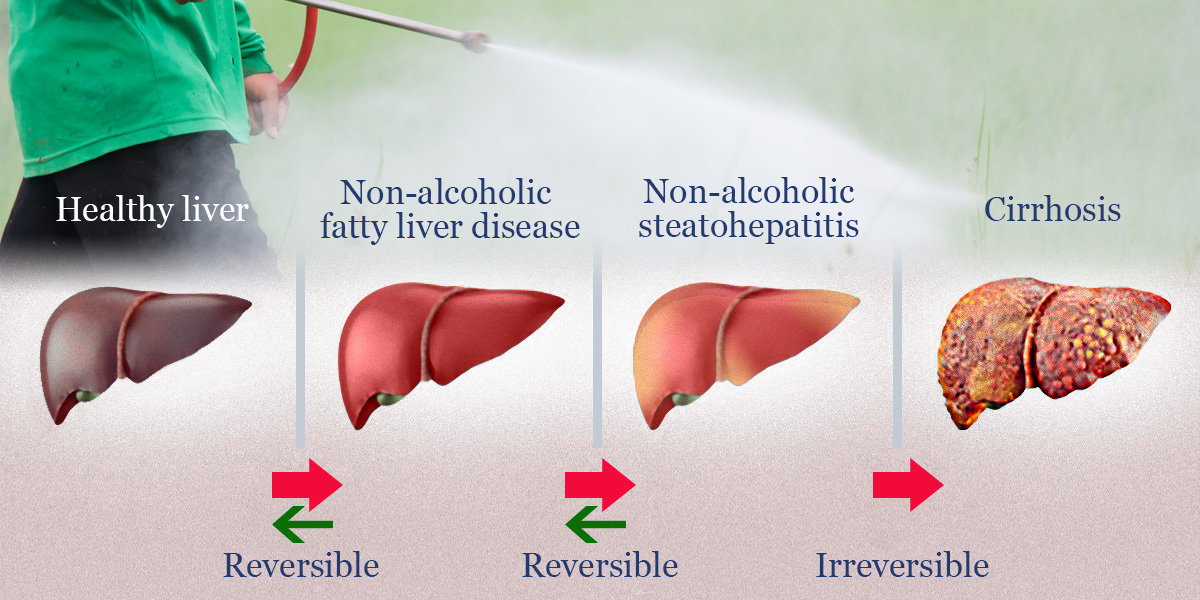
Клетки печени трансформируют все химические соединения, поступающие в
организм – лекарственные препараты, консерванты, красители, алкоголь.
Печень участвует в процессе пищеварения, являясь самой крупной
пищеварительной железой. Непрерывно в печеночных клетках синтезируется
желчь, которая по желчевыводящим путям поступает в кишечник, где
является одним из основных участников пищеварения. Желчь является
активатором пищеварения, стимулирует перистальтику кишечника.
Обменная функция печени заключается в участии в углеводном, жировом,
водном, минеральном, витаминном, гормональном. Здесь синтезируются
холестерин, белки, жирные кислоты, факторы свертывания крови
Печень не только создает, но и сохраняет энергетические ресурсы. В клетках
печени содержится гликоген.
Понятием «жирная печень» обозначают патологическое состояние, которое в
медицинских диагнозах может звучать по-разному – жировая дистрофия
печени, жировой гепатоз, стеатоз печени.
Протекает данное заболевание в два этапа:
Первый этап – жировой гепатоз, когда жир накапливается в печени, но
функция печеночных клеток не нарушена. При прогрессировании процесса
развивается второй этап – стеатогепатит. Это более выраженная и опасная
стадия заболевания. Воспаленные клетки погибают и замещаются фиброзной
соединительной тканью. Исходом стеатогепатита могут стать цирроз и рак.
Почему так происходит?
Накопление жира в клетках печени происходит постепенно, это довольно
длительный процесс. Обычно при длительной жировой или токсической
нагрузке на печень жировой гепатоз формируется к 40-45 годам. Сама
возможность возникновения жировой дистрофии печени связана с тем, что
печень играет ведущую роль в обмене жиров. Липиды поступают в
гепатоциты из кишечника и из жировой ткани брюшной полости. При
нарушении соотношения между количеством жира, проникающего в
печеночную клетку, и способностью клеток к его утилизации развивается
жировая дистрофия печени. В начале процесса гепатоцитам удается активно
В начале процесса гепатоцитам удается активно
перерабатывать и выводить жир. Однако, со временем они перестают
справляться со своей функцией. Вместо того чтобы нормально работать, они
увеличиваются в размерах, набирая жировые капли, которые растягивают
печеночную клетку, разрушая клеточные структуры, наконец мембрана
клетки не выдерживает и лопается. Клетка погибает.
Как выявить жировой гепатоз?
Диагноз жирового гепатоза ставится на основании анализа
инструментальных методов (УЗИ органов брюшной полости) и лабараторных
данных (биохимический анализ крови)
Как лечить жировой гепатоз?
«Здоровье гораздо больше зависит от наших привычек и питания, чем от
врачебного искусства»
Если говорить о рациональном питании, то специальной диеты не
существует. Самый серьезный враг печени – переедание.
Любому человеку, а тем более страдающему ожирением печени, нужно
знать, что печень «любит и не любит»
Не рекомендуется: маринованное, копченое, продукты, содержащие
консерванты и стабилизаторы, острые блюда и приправы. Негативным
Негативным
образом на печени сказывается употребление редьки, чеснока, сала, жирного
мяса (свинина, баранина, утка, гусь). Следует избегать любых маргаринов,
майонезов. Алкоголь, как уже говорилось ранее также пагубно сказывается
на функционировании печени.
Врачи рекомендуют переключить свое внимание на свежеприготовленную
пищу без консервантов, все нежирные, приготовленные на пару блюда. В
любом случае каждый день нужно есть овощи. Добавьте в рацион морковь,
капусту, свеклу, помидоры, огурцы, кабачки, тыкву, петрушку, укроп, как
видно, список довольно разнообразный. Из фруктов и ягод для печени
особенно ценны бананы, яблоки, финики, чернослив. Из белковых продуктов
предпочтительнее нежирная рыба (треска, камбала, хек). Снижение веса
благоприятно влияет на течение заболевания.
Медикаментозную терапию рекомендуется обсудить в врачом.
Врач-гастроэнтеролог Целуевская Анастасия
Жирная печень: причины и последствия
Пирогова Ирина Юрьевна
Заместитель главного врача по организационно-методической работе, заведующая центром гастроэнтерологии и гепатологии, врач-гастроэнтеролог
Что вредно для печени?
Регулярно пить вредно – это знает любой, даже далекий от медицины человек. И когда речь заходит о болезнях, вызываемых неумеренным употреблением горячительных напитков, как правило, первым делом вспоминают о циррозе печени. Действительно, перед врачом встает трудная задача, когда больной приходит к нему уже с «готовым» циррозом, проявляющимся нарушением структуры и функции органа. Помочь можно и на этой стадии, однако все же до цирроза болезнь доводить не стоит. Гораздо лучше и для врача, и для пациента, когда изменения печени еще минимальны и обратимы. Речь идет о так называемом жировом гепатозе или, проще говоря, жирной печени.
И когда речь заходит о болезнях, вызываемых неумеренным употреблением горячительных напитков, как правило, первым делом вспоминают о циррозе печени. Действительно, перед врачом встает трудная задача, когда больной приходит к нему уже с «готовым» циррозом, проявляющимся нарушением структуры и функции органа. Помочь можно и на этой стадии, однако все же до цирроза болезнь доводить не стоит. Гораздо лучше и для врача, и для пациента, когда изменения печени еще минимальны и обратимы. Речь идет о так называемом жировом гепатозе или, проще говоря, жирной печени.
Что такое жирная печень?
Жировая дистрофия печени, жировой гепатоз, стеатоз печени – все эти понятия отражают одно и то же патологическое состояние, которое может развиваться вследствие воздействия самых разнообразных факторов. Вместе с тем буквальный перевод англоязычного термина «fatty liver» – «жирная печень» – привлекает внимание тем, что он понятен как врачу, так и больному. Как и тучного человека, «жирную печень» подстерегает целый набор болезней. Однако в большинстве случаев ожирение печени полностью обратимо при условии ликвидации причин, ведущих к его формированию. Именно на этот неоспоримый факт должно в первую очередь быть обращено внимание как врачей, так и пациентов, так как своевременное распознавание жирового гепатоза позволяет предотвратить развитие воспаления, лечить которое намного труднее.
Введите подпись к изображениюЧто приводит к жирной печени?
Для отложения жира в печени существует множество причин, но у 2/3 больных это все-таки алкоголь. На втором, третьем и последующих местах находятся сахарный диабет, ожирение и гиперлипидемия (повышенное содержание некоторых фракций жира в крови вследствие генетических причин и соответствующих пищевых предпочтений). К числу более редких причин развития жирной печени относятся прием некоторых лекарственных препаратов, операции на желудочно-кишечном тракте, наследственные заболевания. Кроме того, перечисленные факторы могут сочетаться.
Алкоголь и печень – враги?
Итак, вернемся к алкоголю. Жирная печень стала частым диагнозом представителей высоких слоев: политиков, бизнесменов, дипломатов, деятелей искусства. Они не алкоголики, они даже не злоупотребляют алкоголем в общепринятом понимании. Просто у этих категорий граждан рюмка коньяка или водки – либо непременный атрибут фуршетов и презентаций, либо средство для снятия стресса после рабочего дня, а иногда и во время. Они прекрасно чувствуют себя на следующее утро и абсолютно не осознают необходимость сокращения употребления спиртных напитков. Такие пациенты бывают очень удивлены, когда при обследовании выявляются патологические изменения печени. Реакция на алкоголь у каждого человека индивидуальна; это связано с генетически определенной активностью ферментов, полом, возрастом и т.д. Так, у женщин гормональный фон способствует усилению повреждающего алкоголя на печень, а у половины представителей монголоидной расы токсичные продукты распада этилового спирта обезвреживаются существенно медленнее, чем у европейцев. Кроме того, у человека могут быть сопутствующие заболевания, о которых он даже не подозревает, например, вирусный гепатит или сахарный диабет. Вместе с тем эти болезни существенно повышают чувствительность клеток печени к алкоголю. Говоря о заболеваниях печени, всегда следует помнить, что печень – это очень надежный, молчаливый и терпеливый орган, который нередко дает знать о своих страданиях, когда резервов для восстановления больше нет. Если пить и не закусывать, ожирение печени появится быстрее. Однако даже самые изысканные деликатесы с полным комплексом витаминов от жирной печени не спасут — это доказано как на животных моделях, так и в многочисленных клинических исследованиях.
Почему жир откладывается в печени?
Дело в том, что печень несет основную нагрузку по окислению жирных кислот, в результате которого организм пополняется запасами энергии. Алкоголь повреждает оболочку печеночных клеток и нарушает функцию ферментов, участвующих в транспорте и окислении жирных кислот. Это ведет к нарушению их нормального обмена и накоплению в клетке. При сахарном диабете 2-го типа (характерен для лиц среднего и пожилого возраста), ожирении и гиперлипидемии также нарушается соотношение между количеством жира, проникающего в печеночную клетку, и способностью клетки к его утилизации.
Почему опасна жирная печень?
Главная опасность этого состояния заключается в том, что избыточный жир под влиянием разнообразных факторов начинает окисляться с образованием высокоактивных соединений, дополнительно повреждающих клетку. А это уже следующая стадия заболевания – гепатит, то есть воспаление печени. В этом аспекте ожирение печени уместно сравнить со складом горючесмазочных материалов, который должен охраняться вооруженным караулом, так как одной искры достаточно для возникновения пожара. Прогрессирование воспаления ведет к гибели клеток печени (гепатоцитов), замещению их каркасной соединительной тканью, а в итоге – нарушению кровообращения в печени и развитию печеночной недостаточности. Это, собственно, и есть основные проявления цирроза.
Как влияет жирная печень на самочувствие?
Жирная печень коварна тем, что она часто себя никак не проявляет. Некоторых приводят к врачу чувство тяжести или тупая боль в правом подреберье, тошнота, неприятный вкус во рту. Приблизительно представляя себе расположение органов, пациенты считают, что у них болит печень. Но в печени болеть нечему, потому что там нет нервных окончаний, они имеются только в капсуле и желчевыводящих протоках. Обычно болезненные ощущения связаны с нарушением двигательной активности (дискинезией) желчевыводящих путей. У большинства же признаки жирной печени выявляются случайно при обследовании по какому-то другому поводу. Например, больному проводится ультразвуковое исследование (УЗИ) органов брюшной полости или он обращается к доктору по поводу какого-либо другого заболевания (ишемической болезни сердца, сахарного диабета и др.), а уже врач при обследовании выявляет нарушения структуры и функции печени.
Возможно ли самоизлечение?
В этой ситуации очень важно, чтобы пациент обратился к специалисту по заболеваниям печени. Дело даже не в том, что в специализированной клинике практикуются методы лабораторной и инструментальной диагностики, недоступные, например, районной поликлинике. Существуют прекрасно оснащенные поликлиники, в которых проводят любые исследования, но не могут правильно интерпретировать их результаты из-за нехватки соответствующего опыта.
Как выявить жирную печень?
Диагностика жирной печени и ее осложнений комплексная. Опытный врач всегда начинает с тщательного сбора анамнеза (воспоминания о жизни пациента), обращая особое внимание на дозы и регулярность приема алкоголя, а также сопутствующие заболевания. Затем больной осматривается с целью выявления внешних признаков поражения печени и других органов, определения размеров печени и селезенки. И только после этого наступает этап лабораторных и инструментальных методов. Новейший метод диагностики жировой болезни печени доступен в нашей клинике. Это фибросканирование печени, когда врач прямо на приеме может «заглянуть внутрь печени» и поставить правильный диагноз разработать программу лечения Биохимический анализ крови дает ценную диагностическую информацию о наличии и характере воспаления, нарушении обмена желчи и функциональных резервах печени. Обязательно исследование на наличие вирусов гепатита: это обусловлено как тем, что вирусные гепатиты – самая частая причина поражения печени в мире, так и тем, что, в частности, вирус гепатита С может нарушать обмен жира в печени. Дополнительное обследование, включающее определение иммунологических параметров, компьютерную томографию назначается при наличии особых показаний.
Как лечить жирную печень?
В первую очередь надлежит либо исключить, либо максимально уменьшить действие фактора, который привел к отложению жира в печени. Это почти всегда возможно в отношении алкоголя, если речь не идет о формировании зависимости, когда требуется помощь нарколога. Больные сахарным диабетом, ожирением и гиперлипидемией должны наблюдаться совместно эндокринологом и кардиологом соответственно. Всем пациентам требуется соблюдение диеты с низким содержанием углеводов, а также достаточная ежедневная физическая активность.
Когда указанных мер недостаточно, врач назначает специальные лекарственные препараты, влияющие на обмен жира в печени. Только опытный врач может установить, чем вызваны изменения печени у конкретного больного и насколько они выражены. Если у вас возникли какие-то подозрения – обратитесь за консультацией к гастроэнтерологу или гепатологу.
причины возникновения, симптомы и лечение
Откуда берется ожирение печени?
Начнем с того, что существует два вида жировых гепатозов. Первый, алкогольный, развивается на фоне злоупотребления спиртным, которое, в свою очередь, бьет не только по печени, но и по всем остальным органам и системам организма. Неалкогольный гепатоз протекает бессимптомно – около 80-90% пациентов на первых порах вообще не чувствуют никакого дискомфорта.
По своей сути неалкогольная жировая болезнь печени (она же НЖБП, жировой гепатоз, стеатоз, дегенерация печени) – это дистрофия органа, которая сопровождается не только повреждением клеток и межклеточного пространства, но и пагубным влиянием на другие органы. На фоне запущенного гепатоза нередко развивается фиброз, а затем и цирроз, где уже не обойтись без пересадки. В некоторых случаях гепатоз печени сопровождается сахарным диабетом или тиреотоксикозом (синдромом, обусловленным гиперфункцией щитовидной железы) – тогда медики способны вычислить заболевание на относительно ранних стадиях.
Стадия заболевания зависит от количества жировых клеток в печени. Когда оно приближается всего лишь к 10-15%, запускаются процессы, при которых вырабатывается много свободных радикалов, окисляющих все вокруг себя. Всего выделяют четыре стадии болезни:
- Нулевая – минимальное количество жира в гепатоцитах.
- Первая – очаг поражения составляет 30-33%
- Вторая – количество жира растет до 66%. На этой стадии выделяют подклассы: мелко-, средне- и крупнокапельное ожирение.
Если с алкогольным гепатозом печени все ясно уже по названию, то откуда берется неалкогольная форма? Специалисты выделяют несколько основных причин:
- Изначальное нарушение микрофлоры. В тонком кишечнике случается переизбыток бактерий, способных проникать в воротную вену печени. Организм запускает защитные механизмы, а печень в ответ начинает наращивать фиброзную ткань.
- Избыточная масса тела – ввиду нарушения липидного обмена организм начинает наращивать жир на конкретном органе.
- Гормональные или обменные расстройства.
- Токсины, попадающие в организм. Это могут ядовитые грибы, некоторые виды лекарств, пестициды и так далее.
- Голодание, в результате которого произошел экстренный сброс массы тела.
- Излишнее увлечение несбалансированным вегетарианским или веганским питанием, поедание свежей выпечки в горячем виде, малоподвижный образ жизни – все это также неблагоприятно влияет на печень.
Симптомы болезни
К числу наиболее распространенных симптомов относятся: увеличение количества висцерального жира (можно отслеживать на анализаторе состава тела), регулярное повышение артериального давления, расстройства, связанные с распознаванием глюкозы, появление сосудистых звездочек или сеточек, покраснение ладоней, увеличение грудных желез у мужчин. Большинство этих симптомов не слишком яркие и не всегда расцениваются людьми как нечто опасное, поэтому вдвойне важно обратить на них внимание и вовремя посетить врача.
Когда ситуация достигает критической отметки, печень может «выходить» за дугу ребер на расстояние до пяти сантиметров. У пациента при этом наблюдается апатия, депрессия, снижение аппетита, сильные отеки, нарушения обмена веществ. Желтуха, рост объема поджелудочной, брюшная водянка – тоже сигналы о том, что нужно срочно бежать к врачу.
Как лечить?
В первую очередь – питанием: из рациона выводятся все вредные жирные продукты, сахар и его заменители, красное мясо и так далее. Идеальная диета при жировом гепатозе – средиземноморская, предполагающая употребление большого количества рыбы, водорослей, морепродуктов. Также в рационе должны присутствовать овощи и фрукты в большом количестве. И главное – не забывать о энергетической ценности еды: диета должна быть хоть и сбалансированной, но максимально низкокалорийной.
Но мы не рекомендуем заниматься самолечением – помимо диеты, врач подбирает и другие методы терапии, в том числе и медикаментозные, поэтому в любом случае нужно прежде всего обратиться к специалисту.
Когда печень с жиру бесится…
Жировой гепатоз
Жировой гепатоз, без преувеличения, является болезнью 21-го века. «Благодарить» (именно в кавычках) за нее следует так называемые «достижения цивилизации»: E-добавки, «фаст фуд», газированные / алкогольные напитки, малоподвижный образ жизни и даже новомодные вегетарианские диеты. Это именно они приводят клетки печени к развитию дистрофических изменений, а больных — к посещению гастроэнтеролога клиники «МЕДИК».
Жировой гепатоз — это заболевание печени, сопровождающееся ожирением печёночных клеток. Причинами ожирения чаще всего служат избыточное поступление жиров и углеводов в пищу или их избыточное накопление в крови, вследствие различных нарушений обмена веществ или метаболического синдрома; эндокринные заболевания; воздействие на организм токсических веществ.
К жировому гепатозу относится целая группа заболеваний, таких как жировая дистрофия печени, стеатоз печени, жировая печень и др. При своевременном обращении в клинику и выявлении факторов, способствующих возникновению жирового гепатоза и прекращению их действия, заболевание становится обратимым. И, обычно, уже через несколько недель после устранения причин патологическое отложение жира из печени исчезает.
Как образуется жировой гепатоз?
Основная причина, по которой избыточно нарастает жировая ткань вокруг печени — эндокринные нарушения и воздействие токсичных веществ. В группе риска находятся больные сахарные диабетом, различными заболеваниями щитовидной железы, а также люди, страдающие от общего ожирения. Ключевую роль в развитии гепатоза играет алкоголь. Обострения и приступы болезни на поздних стадиях так или иначе связаны со злоупотреблением спиртными напитками.
Для того чтобы развился жировой гепатоз, требуется время — симптомы проявляются по мере поражения клеток печени. Ярче всего симптомы жирового гепатоза выражены на третьей стадии заболевания, когда лечить его, увы, уже невозможно. Поэтому не тяните с посещением врача при появлении тяжести в верхнем правом квадрате живота, падении остроты зрения, ухудшении состояния кожи, дисбактериозе, тошноте и рвоте.
Лечение гепатоза
Целью лечения жирового гепатоза становится восстановление функций печени пациента. В первую очередь этот орган избавляют от вредоносного воздействия факторов, которые стали причиной вызвавшей развитие гепатоза. При хроническом гепатозе печени назначается диетотерапия.
Больному запрещается употреблять алкогольные напитки, рекомендуется обогатить свой рацион белковой пищей растительного происхождения, а также уменьшить употребление пищевых животных жиров.
Лечащим врачом подбираются лекарственные препараты, пациенту могут назначаться холин хлорид, фолиевая и липоевая кислота, витамин В12, а также препараты с экстрактом гидролизата печени. Кроме того, пациент должен соблюдать щадящий режим, с ограниченной физической и эмоционально-психической нагрузкой.
Помните: ключ к выздоровлению — в сбалансированное питании и регулярном наблюдении у гастроэнтеролога клиники «МЕДИК»!
Лечение жирового гепатоза в Чебоксарах
Вылечить данное заболевание печени можно у наших квалифицированных и опытных врачей-гастроэнтерологов! Записывайтесь на приём по телефону 8 (8352) 23-77-23 или самостоятельно в приложении «МЕДИК».
Неалкогольная жировая болезнь печени. Диагностика и лечение
Диагноз
Поскольку НАЖБП в большинстве случаев не вызывает никаких симптомов, он часто обращается к врачу, когда тесты, проведенные по другим причинам, указывают на проблему с печенью. Это может произойти, если ваша печень выглядит необычно на УЗИ или если у вас аномальный тест на ферменты печени.
Тесты, проводимые для точного диагноза и определения степени тяжести заболевания, включают:
Анализы крови
- Общий анализ крови
- Печеночные ферменты и функциональные пробы
- Анализы на хронические вирусные гепатиты (гепатит А, гепатит С и др.)
- Скрининговый тест на глютеновую болезнь
- Уровень сахара в крови натощак
- Гемоглобин A1C, который показывает, насколько стабилен уровень сахара в крови
- Липидный профиль, измеряющий содержание жиров в крови, таких как холестерин и триглицериды
Процедуры визуализации
Процедуры визуализации, используемые для диагностики НАЖБП , включают:
- УЗИ брюшной полости, часто является первым тестом при подозрении на заболевание печени.
- Компьютерная томография (КТ) Сканирующая или магнитно-резонансная томография (МРТ) брюшной полости. Эти методы не позволяют отличить NASH от NAFLD , но их все же можно использовать.
- Транзиторная эластография, усовершенствованная форма ультразвука, которая измеряет жесткость вашей печени. Жесткость печени указывает на фиброз или рубцевание.
- Магнитно-резонансная эластография, работает путем комбинирования изображений MRI со звуковыми волнами для создания визуальной карты (эластограммы), показывающей жесткость тканей тела.
Исследование ткани печени
Если другие тесты не дали результатов, ваш врач может порекомендовать процедуру по удалению образца ткани из вашей печени (биопсия печени). Образец ткани исследуется в лаборатории на предмет признаков воспаления и рубцов.
Биопсия печени может быть неудобной и сопряжена с небольшими рисками, которые ваш врач подробно обсудит с вами. Эта процедура выполняется путем введения иглы через брюшную стенку в печень.
Радиолог клиники Мэйо рассматривает изображение печени, полученное с помощью магнитно-резонансной эластографии (МРЭ), на котором области рубцов (фиброза) показаны красным цветом.
Дополнительная информация
Показать дополнительную связанную информациюЛечение
Первым курсом лечения обычно является снижение веса за счет сочетания здорового питания и физических упражнений. Похудение касается условий, которые способствуют NAFLD . В идеале желательна потеря 10% веса тела, но улучшение факторов риска может стать очевидным, если вы потеряете даже 3–5% от исходного веса.Операция по снижению веса также подходит для тех, кому нужно сильно похудеть.
Для тех, у кого цирроз из-за NASH , трансплантация печени может быть вариантом.
Возможные методы лечения в будущем
Никакое лекарственное лечение не было одобрено Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов для лечения неалкогольной жировой болезни печени, но некоторые лекарства изучаются с многообещающими результатами.
Получайте самую свежую информацию о здоровье из клиники Мэйо на свой почтовый ящик.
Подпишитесь бесплатно и получите подробное руководство по здоровье пищеварительной системы, а также последние новости и новости о здоровье. Вы можете отказаться от подписки в любой время.
Подписывайся
Узнайте больше об использовании данных Mayo Clinic.Чтобы предоставить вам наиболее актуальную и полезную информацию и понять, какие информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другая имеющаяся у нас информация о вас. Если вы пациент клиники Мэйо, это может включать защищенную медицинскую информацию. Если мы объединим эту информацию с вашими защищенными информация о здоровье, мы будем рассматривать всю эту информацию как защищенную информацию и будет использовать или раскрывать эту информацию только в соответствии с нашим уведомлением о политика конфиденциальности.Вы можете отказаться от рассылки по электронной почте в любое время, нажав на ссылку для отказа от подписки в электронном письме.
Спасибо за подписку
Ваш подробный справочник по здоровью пищеварительной системы скоро будет в вашем почтовом ящике. Вы также получите электронные письма от Mayo Clinic о последних новостях в области здравоохранения, исследованиях и уходе.
Если вы не получите наше письмо в течение 5 минут, проверьте папку со спамом и свяжитесь с нами. на [email protected].
Извините, что-то пошло не так с вашей подпиской
Повторите попытку через пару минут
Повторить
Клинические испытания
Изучите исследования клиники Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Образ жизни и домашние средства
С помощью врача вы сможете принять меры для контроля своей неалкогольной жировой болезни печени. Вы можете:
- Похудеть. Если у вас избыточный вес или ожирение, уменьшите количество потребляемых калорий каждый день и увеличьте физическую активность, чтобы похудеть. Снижение калорийности — ключ к похуданию и борьбе с этим заболеванием. Если вы пытались сбросить вес в прошлом, но безуспешно, обратитесь за помощью к врачу.
- Выбирайте здоровую диету. Придерживайтесь здоровой диеты, богатой фруктами, овощами и цельнозерновыми продуктами, и следите за всеми потребляемыми калориями.
- Делайте упражнения и будьте более активными. Старайтесь заниматься физическими упражнениями не менее 30 минут большую часть дней в неделю. Если вы пытаетесь похудеть, возможно, вам будет полезно больше заниматься спортом. Но если вы еще не занимаетесь спортом регулярно, сначала проконсультируйтесь с врачом и начинайте медленно.
- Контролируйте свой диабет. Следуйте инструкциям врача, чтобы контролировать свой диабет. Принимайте лекарства в соответствии с указаниями и внимательно следите за уровнем сахара в крови.
- Понизьте уровень холестерина. Здоровая диета на основе растений, упражнения и лекарства могут помочь поддерживать уровень холестерина и триглицеридов на здоровом уровне.
- Защитите свою печень. Избегайте того, что может вызвать дополнительную нагрузку на печень. Например, не употребляйте алкоголь. Следуйте инструкциям ко всем лекарствам и лекарствам, отпускаемым без рецепта.Проконсультируйтесь с врачом перед использованием любых травяных средств, так как не все растительные продукты безопасны.
Альтернативная медицина
Доказано, что нет альтернативных методов лечения неалкогольной жировой болезни печени. Но исследователи изучают, могут ли быть полезны некоторые природные соединения, например:
Витамин E. Теоретически витамин E и другие витамины, называемые антиоксидантами, могут помочь защитить печень, уменьшая или нейтрализуя повреждения, вызванные воспалением.Но необходимы дополнительные исследования.
Некоторые данные свидетельствуют о том, что добавки витамина Е могут быть полезны людям с поражением печени, вызванным неалкогольной жировой болезнью печени. Но витамин Е связан с повышенным риском смерти, а у мужчин — с повышенным риском рака простаты.
Кофе. В исследованиях людей с неалкогольной жировой болезнью печени у тех, кто пил две или более чашки кофе в день, было меньше повреждений печени, чем у тех, кто пил мало или не пил кофе.Пока неясно, как кофе может влиять на повреждение печени, но результаты показывают, что он может содержать определенные соединения, которые могут играть роль в борьбе с воспалением.
Если вы уже пьете кофе, эти результаты могут улучшить ваше настроение после утренней чашки кофе. Но если вы еще не пьете кофе, это, вероятно, не лучший повод для начала. Обсудите с врачом потенциальную пользу кофе.
Подготовка к приему
Начните с записи на прием к семейному врачу или главному врачу, если у вас есть признаки и симптомы, которые вас беспокоят.Если ваш врач подозревает, что у вас может быть проблема с печенью, например, неалкогольная жировая болезнь печени, вас могут направить к врачу, специализирующемуся на печени (гепатологу).
Поскольку встречи могут быть короткими, хорошо подготовиться. Вот некоторая информация, которая поможет вам подготовиться и чего ожидать от врача.
Что вы можете сделать
- Помните о любых предварительных ограничениях. Когда вы записываетесь на прием, обязательно спросите, нужно ли вам что-нибудь сделать заранее, например, ограничить свой рацион.
- Запишите все симптомы, которые вы испытываете, включая те, которые могут показаться не связанными с причиной, по которой вы записались на прием.
- Составьте список всех лекарств, витаминов или добавок, которые вы принимаете.
- Возьмите все соответствующие медицинские записи, такие как записи любых тестов, которые у вас были, которые относятся к вашему текущему состоянию.
- Возьмите с собой члена семьи или друга. Иногда бывает трудно усвоить всю информацию, предоставленную во время встречи.Кто-то из ваших сопровождающих может вспомнить что-то, что вы пропустили или забыли.
- Запишите вопросы, которые задайте своему врачу.
Если вы обнаружите, что у вас неалкогольная жировая болезнь печени, вам следует задать несколько основных вопросов:
- Вредит ли моему здоровью жир в печени?
- Перейдет ли моя жировая болезнь печени в более серьезную форму?
- Какие у меня варианты лечения?
- Что я могу сделать, чтобы сохранить свою печень здоровой?
- У меня другое состояние здоровья.Как мне лучше всего управлять ими вместе?
- Стоит ли обратиться к специалисту? Покроет ли это моя страховка?
- Могу ли я взять с собой какие-либо брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
- Следует ли мне планировать повторный визит?
В дополнение к вопросам, которые вы подготовили задать своему врачу, не стесняйтесь задавать вопросы во время приема.
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам ряд вопросов, например:
- Испытывали ли вы какие-либо симптомы, такие как пожелтение глаз или кожи, боль или отек в брюшной полости?
- Если бы у вас были тесты в то время, каковы были бы результаты?
- Вы употребляете алкоголь?
- Какие лекарства вы принимаете, включая безрецептурные препараты и пищевые добавки?
- Вам когда-нибудь говорили, что у вас гепатит?
- Болеют ли другие члены вашей семьи заболеванием печени?
Сентябрь22, 2021
Факторы риска, симптомы, типы и способы профилактики
Обзор
Какова функция печени?
Ваша печень — важный орган, выполняющий множество жизнеобеспечивающих функций. Печень:
- Вырабатывает желчь, которая помогает пищеварению.
- Производит белки для тела.
- Магазины утюга.
- Преобразует питательные вещества в энергию.
- Создает вещества, которые способствуют свертыванию крови (слипаются для заживления ран).
- Помогает противостоять инфекциям, создавая иммунные факторы и удаляя из крови бактерии и токсины (вещества, которые могут нанести вред вашему организму).
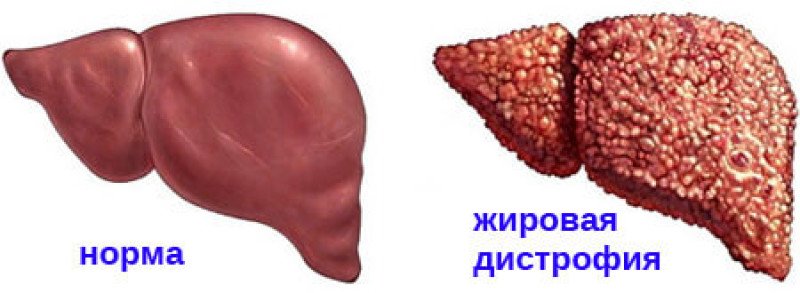
Что такое жировая болезнь печени?
Жировая болезнь печени (стеатоз) — распространенное заболевание, вызванное чрезмерным накоплением жира в печени. В здоровой печени содержится небольшое количество жира. Это становится проблемой, когда жир достигает 5-10% веса вашей печени.
Чем опасна жировая болезнь печени?
В большинстве случаев жировая болезнь печени не вызывает серьезных проблем и не препятствует нормальному функционированию печени.Но у 7-30% людей с этим заболеванием жировая болезнь печени со временем ухудшается. Он проходит три этапа:
Ваша печень воспаляется (опухает), что повреждает ее ткани. Эта стадия называется стеатогепатитом.
Рубцовая ткань образуется в месте повреждения печени. Этот процесс называется фиброзом.
Обширная рубцовая ткань заменяет здоровую ткань. На данный момент у вас цирроз печени.
Цирроз печени
Цирроз печени — результат тяжелого поражения печени.Твердая рубцовая ткань, заменяющая здоровую ткань печени, замедляет работу печени. В конце концов, он может полностью заблокировать функцию печени. Цирроз может привести к печеночной недостаточности и раку печени.
Какие формы ожирения печени?
Существует две основные формы жировой болезни печени:
Алкогольная болезнь печени
Алкогольная жировая дистрофия печени — это накопление жира в печени в результате употребления алкоголя. (Умеренное употребление алкоголя определяется как одна порция в день для женщин и до двух порций в день для мужчин.) Около 5% людей в США страдают этой формой заболевания печени.
Неалкогольная жировая болезнь печени
Неалкогольная жировая болезнь печени встречается у людей, не пьющих. Заболевание поражает каждого третьего взрослого и каждого десятого ребенка в Соединенных Штатах. Исследователи не нашли точную причину неалкогольной жировой болезни печени. Несколько факторов, таких как ожирение и диабет, могут увеличить ваш риск.
Симптомы и причины
Кто заболевает жировой болезнью печени?
У вас больше шансов заболеть жировой болезнью печени, если вы:
- Испанцы или выходцы из Азии.
- Женщина в постменопаузе (женщина, у которой прекратились менструации).
- Имеете ожирение с высоким содержанием жира на животе.
- У вас высокое кровяное давление, диабет или высокий уровень холестерина.
- Обструктивное апноэ во сне (закупорка дыхательных путей, из-за которой дыхание останавливается и начинается во время сна).
Что вызывает жировую болезнь печени?
Некоторые люди заболевают жировой болезнью печени без каких-либо предшествующих заболеваний. Но эти факторы риска повышают вероятность его развития:
Каковы симптомы жировой болезни печени?
Люди с жировой болезнью печени часто не имеют никаких симптомов, пока болезнь не прогрессирует до цирроза печени.Если у вас есть симптомы, они могут включать:
- Боль в животе или ощущение распирания в правой верхней части живота (живота).
- Тошнота, потеря аппетита или потеря веса.
- Желтоватая кожа и белки глаз (желтуха).
- Вздутие живота и ног (отек).
- Сильная усталость или спутанность сознания.
- Слабость.
Диагностика и тесты
Как диагностируется жировая болезнь печени?
Поскольку жировая болезнь печени часто протекает бессимптомно, врач может быть первым, кто ее заметит.Повышенный уровень печеночных ферментов (повышенный уровень печеночных ферментов), который обнаруживается при анализе крови на наличие других заболеваний, может вызвать тревогу. Повышенный уровень ферментов печени является признаком повреждения печени. Для постановки диагноза врач может заказать:
- Ультразвук или компьютерная томография (компьютерная томография) для получения изображения печени.
- Биопсия печени (образец ткани) для определения степени прогрессирования заболевания печени.
- FibroScan®, специализированное ультразвуковое исследование, которое иногда используется вместо биопсии печени для определения количества жира и рубцовой ткани в печени.
Ведение и лечение
Как лечится жировая болезнь печени?
Не существует лекарств, специально предназначенных для лечения жировой болезни печени. Вместо этого врачи сосредотачиваются на том, чтобы помочь вам контролировать факторы, способствующие возникновению этого состояния. Они также рекомендуют внести изменения в образ жизни, которые могут значительно улучшить ваше здоровье. В курс лечения включено:
- Отказ от алкоголя.
- Похудение.
- Прием лекарств для контроля диабета, холестерина и триглицеридов (жир в крови).
- Прием витамина Е и тиазолидиндионов (лекарства, используемые для лечения диабета, такие как Actos® и Avandia®) в определенных случаях.
Профилактика
Как предотвратить жировую болезнь печени?
Лучший способ избежать ожирения печени — это делать то, что поддерживает общее состояние здоровья:
- Поддерживайте здоровый вес. Если у вас избыточный вес или ожирение, худейте постепенно.
- Регулярно делайте физические упражнения.
- Ограничьте употребление алкоголя.
- Принимайте лекарства в соответствии с предписаниями.
Перспективы / Прогноз
Можно ли обратить вспять жировую болезнь печени?
Печень обладает удивительной способностью к самовосстановлению. Если вы откажетесь от алкоголя или похудеете, можно уменьшить жир в печени и воспаление и обратить вспять раннее повреждение печени.
Жировая болезнь печени убьет вас?
Жировая болезнь печени не вызывает серьезных проблем у большинства людей. Однако это может превратиться в более серьезную проблему, если перерастет в цирроз печени.Нелеченный цирроз печени в конечном итоге приводит к печеночной недостаточности или раку печени. Ваша печень — это орган, без которого вы не можете жить.
Жить с
Что такое диета с жирной печенью?
Соблюдайте сбалансированную диету, чтобы худеть медленно, но верно. Быстрая потеря веса может усугубить ожирение печени. Врачи часто рекомендуют средиземноморскую диету с высоким содержанием овощей, фруктов и полезных жиров. Посоветуйтесь со своим врачом или диетологом по поводу здоровых методов похудания.
Какие вопросы я должен задать своему врачу?
- Принимаю ли я какие-либо лекарства, которые могут способствовать ожирению печени?
- Насколько сильно повреждена моя печень?
- Сколько времени нужно, чтобы обратить вспять повреждение печени?
- Какой для меня здоровый вес?
- Могу ли я поговорить с диетологом или пойти на занятия, чтобы узнать о здоровом питании?
- Как я могу получить лечение от алкогольного расстройства?
Записка из клиники Кливленда
Считайте жировую болезнь печени признаком раннего предупреждения, который поможет вам избежать смертельного заболевания печени, такого как цирроз или рак печени.Даже если на данный момент у вас нет симптомов или каких-либо проблем с функцией печени, все равно важно принять меры, чтобы остановить или обратить вспять жировую болезнь печени.
Лечение неалкогольной жировой болезни печени
Реферат
Неалкогольная жировая болезнь печени, определяемая как наличие макрососудистого стеатоза при потреблении менее 20 г алкоголя в день, является наиболее частым заболеванием печени в СОЕДИНЕННЫЕ ШТАТЫ АМЕРИКИ. Это чаще всего связано с инсулинорезистентностью / сахарным диабетом 2 типа и ожирением.Проявляется стеатозом, стеатогепатитом, циррозом печени и, реже, гепатоцеллюлярной карциномой.
Стеатоз печени возникает в результате дисбаланса между поглощением жира и его окислением и экспортом. Инсулинорезистентность, предрасполагающая к липолизу периферического жира с мобилизацией и поглощением жирных кислот печенью, является наиболее стойким основным патогенным фактором. Неизвестно, почему у некоторых пациентов развивается цирроз печени; однако индукция CYP 2E1 с образованием активных форм кислорода, по-видимому, важна.
Лечение направлено на снижение веса плюс фармакологическая терапия, направленная на лечение инсулинорезистентности или дислипидемии. Бариатрическая хирургия доказала свою эффективность. Хотя фармакологическая терапия не была одобрена, новые данные о тиазолидиндионах продемонстрировали улучшение как ферментов печени, так и гистологии. Имеется меньше, но многообещающих данных о статинах, которые, как было показано, обладают гепатопротекторным действием при других заболеваниях печени. Первоначальный энтузиазм по поводу урсодезоксихолевой кислоты не подтвержден гистологическими исследованиями.
Ключевые слова: жирная печень, лечение
Введение
Неалкогольная жировая болезнь печени (НАЖБП) определяется наличием макровезикулярного стеатоза печени при потреблении менее 20 г алкоголя в день. Это наиболее распространенное заболевание печени в США (Clark et al 2002; Browning et al 2004; McCullough 2005) и относится к широкому спектру заболеваний печени, которые варьируются от мягкого стеатоза (НАЖБП) до стеатогепатита (НАСГ) до прогрессирующего фиброза и т. Д. в конечном итоге цирроз печени с портальной гипертензией (Silverman et al 1989; Powell et al 1990; Matteoni et al 1999; Marchesini et al 2003).Сообщалось о гепатоцеллюлярной карциноме у пациентов с циррозом печени (Bugianesi et al 2002; Caldwell et al 2004).
Эпидемиология и естествознание
НАЖБП была в значительной степени неизвестна до 1980 г., но теперь признана наиболее распространенным хроническим заболеванием печени в США и многих других частях мира. Распространенность НАЖБП, определенная в популяционных исследованиях с использованием ультразвука и сывороточных ферментов, оценивается в 23–30% (Clark et al 2002). Ожидается, что распространенность будет увеличиваться по мере увеличения заболеваемости ожирением и сахарным диабетом 2 типа.Хотя такие исследования не позволяют отличить НАСГ, прогрессирующую форму заболевания, от мягкого стеатоза, было высказано предположение, что распространенность НАСГ составляет 5,7–17% от общей популяции (McCullough 2005).
НАЖБП может приводить к НАСГ, циррозу и в некоторых случаях гепатоцеллюлярной карциноме (Powell et al 1990; Matteoni et al 1999; Bugianesi et al 2002). Пятьдесят процентов пациентов с НАЖБП имеют НАСГ, а 19% — цирроз печени на момент постановки диагноза (Silverman et al 1989; Silverman et al 1990; Marchesini et al 2003).После развития цирроза от 30% до 40% пациентов умирают от печеночной недостаточности в течение 10 лет (McCullough, 2005), что, по крайней мере, равно таковому при гепатите C (Hui et al 2003). Гепатоцеллюлярная карцинома становится все более признанным исходом (Powell et al 1990; Bugianesi et al 2002). Почему у некоторых пациентов развивается прогрессирующее заболевание, а у большинства — еще предстоит определить, хотя могут быть задействованы генетические факторы (Struben et al, 2000; Willner et al, 2001).
Этиология
Точная этиология НАЖБП неизвестна, но существует тесная связь с ожирением, синдромом метаболической / инсулинорезистентности и дислипидемией ().Большинство пациентов с НАСГ страдают ожирением, и появляется все больше свидетельств эпидемии ожирения в США и других странах (Flegal et al 1998; Calle et al 1999; Livingston 2000; James et al 2004). Подсчитано, что 70–80% лиц с ожирением имеют НАЖБП, а 15–20% имеют НАСГ (Bugianesi et al 2002). Недавнее исследование показало, что 88% пациентов с НАСГ имеют синдром инсулинорезистентности (Marchesini et al, 2003). Диабет 2 типа (СД2) ассоциирован с НАЖБП у 30–80% пациентов (Silverman et al 1989, 1990; Marchesini et al 1999), а НАЖБП присутствует практически у 100% пациентов с комбинированным СД2 и ожирением (Wanless и Lentz 1990).
Таблица 1
Причины неалкогольной жировой болезни печени
| Нутритивное питание | Лекарственные препараты |
| Голодание | Глюкокортикоиды |
| 9066 906 906 906 906 906 906 906 906 906 906 906 906 Bar4 Амиодарон | |
| Парентеральное питание | Вальпроевая кислота |
| Целиакия | Зидовудин |
| Метаболический | Диданозин |
| Диданозин | |
| 904 904 904 904 904 904 904 Воспалительное заболевание кишечника | |
| Жировая печень при беременности | Галогенированные углеводороды |
| Токсичные грибы |
У пациентов с диабетом стандартизованный коэффициент смертности от цирроза печени (2.52) выше, чем для сердечно-сосудистых заболеваний (1,34) (de Marco et al 1999).
Дислипидемия присутствует у 50–60% людей с НАЖБП. Одна только гиперхолестеринемия связана с распространенностью 33% (Assy et al, 2000).
Патогенез
Патологическая последовательность событий от стеатоза (т. Е. «Первого удара») до стеатогепатита и цирроза хорошо известна (Powell et al 1990; Bacon et al 1994) (). Однако жир сам по себе не является гепатотоксичным (Teli et al 1995; Dam-Larsen et al 2004; Adams et al 2005).Почему у некоторых пациентов прогрессирует, а у большинства нет, неизвестно. В настоящее время широко признано, что «второй удар» необходим для того, чтобы НАЖБП прогрессировала до НАСГ и цирроза печени. Практически для всех пациентов с НАЖБП характерна инсулинорезистентность. Остается неясным, является ли это первичным или вторичным явлением по отношению к стеатозу.
Естественное течение неалкогольной жировой болезни печени.
Наличие инсулинорезистентности и / или ожирения позволяет / способствует прогрессированию заболевания (Clark et al 2002; Bellentani et al 2004).Они также, по-видимому, повышают предрасположенность к дополнительным травмам от алкоголя (You and Crabb, 2004) и гепатита C (Patel et al, 2005). Клинические признаки, поддерживающие прогрессирование, включают увеличение возраста (> 45 лет), увеличение ИМТ (> 30), обратное соотношение АЛТ / АСТ и повышение уровня триглицеридов в сыворотке (Angulo et al 1999). Механизмы остаются в некоторой степени спекулятивными, но объединяющая концепция патофизиологических событий в настоящее время развивается, и они уместны в качестве терапевтических целей ().
Единая концепция патогенеза НАЖБП.ROS = активные формы кислорода, TG = триглицериды, VLDL = липопротеины очень низкой плотности, CYP = цитохром P450.
Стеатоз отражает чистую задержку жира в гепатоцитах и является результатом дисбаланса между поглощением жира и его окислением и экспортом. Наиболее постоянным патогенным фактором является инсулинорезистентность, ведущая к усиленному липолизу, который, в свою очередь, увеличивает циркулирующие свободные жирные кислоты и их поглощение печенью (Marchesini et al 1999). Накопление жира в печени имеет несколько эффектов: (1) усиление апоптоза (Feldstein et al 2003a, 2003b), (2) непрямое усиление TNFα, которое является простеатотическим и провоспалительным (Diehl 2004; You and Crabb 2004), (3) митохондриальная дисфункция (Perez-Carreras et al 2003; Feldstein et al 2004; Kharroubi et al 2004; Begriche et al 2006), предположительно, увеличение количества активных форм кислорода (ROS) и провоцирование перекисного окисления липидов клеточных мембран, (4) индукция CYP 2E1, который генерирует ROS (Weltman et al 1998; Nieto et al 2002; Chalasani et al 2003), (5) индукция провоспалительных генов, таких как TNFα (Samuel et al 2004; Arkan et al 2005; Cai et al 2005), и COX2, которые индуцируют дополнительные медиаторы воспаления, которые также являются профиброзными (Nieto et al 2000).Чистым результатом всего вышесказанного является апоптоз, некровоспаление и фиброз.
Фиброзу печени способствует стеатоз даже при отсутствии повреждения клеток печени (Reeves et al 1996). Адипокины, гормоны, секретируемые адипоцитами, по-видимому, являются важными регуляторами фиброза печени. Лептин, содержание которого увеличивается при метаболическом синдроме, способствует фиброзу и индуцирует провоспалительные цитокины (Saxena et al 2002, 2004; Aleffi et al 2005), в то время как адипонектин, содержание которого снижается при метаболическом синдроме, ингибирует активацию звездчатых клеток.Чистый эффект увеличения лептина и снижения адипонектина провоспалительный и профиброзный. Наконец, активация ренин-ангиотензиновой системы является характерной чертой метаболического синдрома (Prasad and Quyyumi 2004). Ангиотензин II, наиболее активный медиатор этой системы, активирует звездчатые клетки печени и активный синтез коллагена (Bataller, Gabele et al, 2003; Bataller, Schwabe et al, 2003; Bataller et al, 2005).
Взятые вместе, эти наблюдения объясняют характерные гистологические особенности НАСГ (стеатоз, апоптоз, воспаление и фиброз) и представляют собой важные мишени для терапии.Единая концепция патофизиологии представлена в. Таким образом, инсулинорезистентность приводит к гиперинсулинемии, которая, в свою очередь, приводит к липолизу периферического жира с мобилизацией жирных кислот в печень. Жирные кислоты являются субстратом для β-окисления в качестве источника энергии. У некоторых пациентов, то есть пациентов с НАСГ, образуются реактивные формы, ведущие к окислительному стрессу с повреждением клеток, воспалением и фиброзом.
Диагноз
Большинство пациентов с НАЖБП / НАСГ протекают бессимптомно или имеют лишь легкую утомляемость или легкий дискомфорт в правом верхнем квадранте живота.Диагноз следует заподозрить у любого человека с заболеваниями, перечисленными в. Оценка преследует три цели: (1) установить диагноз НАЖБП, (2) определить этиологию и (3) определить, есть ли прогрессирующее заболевание (например, НАСГ). Золотым стандартом для постановки диагноза НАЖБП и отличия ее от НАСГ является биопсия печени. Был разработан ряд гистологических систем оценки, хотя ни одна из них не получила всеобщего признания (Kleiner et al 2005; Mendler et al 2005) (). Комитет по патологии Сети клинических исследований НАСГ разработал систему, полученную на основе множественных логистических регрессий и оцениваемую как невзвешенная сумма баллов стеатоза (0–3), лобулярного воспаления (0–3) и раздувания (0–2).НАСГ определяется как ≥5 баллов (Kleiner et al 2005). Другая система баллов включает в себя оценку жирового изменения (1–4), портального фиброза (0–6) и активности, включающей лобулярное воспаление (0–3), тельца Мэллори (0–3), вздутие гепатоцитов (0–3) и перисинусоидальный фиброз. (0–3) (Mendler et al 2005). Последняя система имеет то преимущество, что оценивает фиброз. Все системы оценки скомпрометированы ошибкой выборки с показателем несоответствия 18% в одном исследовании (Ratziu et al 2005). Кроме того, невозможно отличить алкогольную болезнь печени от неалкогольной жировой болезни печени по гистологическим признакам, и различие по-прежнему проводится по клиническим критериям, т.е. менее или более 20 г алкоголя в день.Биопсия печени дорогостоящая, инвазивная и подвержена ошибкам при взятии проб. Поиск неинвазивных методов продолжается.
Таблица 2
Типы НАЖБП по гистологии и исходу
| Категория | Гистология | Результат |
|---|---|---|
| Тип 1 | только стеатоз | непрогрессирующий стеатоз плюс лобулярное воспаление | доброкачественное течение |
| Тип 3 | стеатоз, лобулярное воспаление и баллонная дегенерация | НАСГ без фиброза, может прогрессировать до цирроза |
| Тип 4 | баллонной дегенерации тел и стеатоза Маллори или фиброз | НАСГ, может прогрессировать до цирроза |
Ультразвук имеет общую чувствительность 89% при 93% специфичности (Джозеф и др., 1991), но значительно падает у пациентов с легким заболеванием или фиброзным заболеванием, когда количество жира в печени составляет менее 30% (Siegelman and Rosen 2001; Neuschwander-Tetri and Колдуэлл 2003).Характерным ультразвуковым признаком является «яркая» печень с повышенной текстурой эхосигнала паренхимы и нечеткостью сосудов. Области очагового спарринга могут давать появление метастазов (Mitchell 1992). Положительная и отрицательная прогностическая ценность ультразвука у пациентов с аномальным химическим составом печени и другими исключенными причинами заболевания печени составляет 96% и 19% соответственно. Значение ультразвука как скринингового теста не установлено, и, учитывая его низкую отрицательную прогностическую ценность, маловероятно, что это будет так.Ультразвук дополнительно ухудшается из-за невозможности обнаружить фиброз (Saadeh et al 2002; Neuschwander-Tetri and Caldwell 2003). Неинвазивные методы выявления фиброза еще не нашли практического применения в клинической практике.
Факторами, предсказывающими фиброзное заболевание, являются обратное соотношение АЛТ / АСТ, гипоальбуминемия, повышенное протромбиновое время и тромбоцитопения (Angulo et al 1999; Sorbi et al 1999). Клинические признаки, такие как асцит, варикозное расширение вен пищевода, коагулопатия и энцефалопатия, соответствуют циррозу печени.Биопсия у таких пациентов бесполезна и не позволяет отличить цирроз печени от других причин.
Поиск этиологии должен включать анализ липидов в сыворотке крови, тест на инсулинорезистентность и анамнез потенциальных лекарств.
Лечение
Лечение делится на две категории: лечение стеатоза или патогенез прогрессирования. Не существует одобренных FDA фармакологических агентов и, фактически, нет руководств FDA для таких лекарств, несмотря на то, что НАЖБП является наиболее распространенным заболеванием печени в США.Методы лечения, использованные до настоящего времени, описаны в. Практически все страдают из-за небольшого количества и отсутствия контроля плацебо.
Таблица 3
Краткое описание вмешательств при НАЖБП
| Лечение | Ссылка | N | Дизайн исследования | ALT / AST | Гистология | US / MRI | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Стеатоз | Воспаление / фиброз | и др. 200523 | CS | U | U | U | ND | |||||||||
| Потеря веса | Suzuki et al 2005 | 348 | CS | N 904 904 904 904 ND | ||||||||||||
| Потеря веса | Petersen et al 2005 | 8 | C | ND | I | ND | I | |||||||||
| Бариатрическая хирургия | Barker et al 2006 | 19 | CSND I | 904 904 904Бариатрическая хирургия | Mattar et al 2005 | 70 | CS | ND | I | I | ND | |||||
| Бариатрическая хирургия | Dixon et al 2004 | 7 | CS | U | I | U | U | |||||||||
| Бариатрическая хирургия | Mathurin et al. l 2006 | 185 | CS | I | I | I | ND | |||||||||
| Орлистат | Harrison et al 2004 | 10 | CS | I | U | |||||||||||
| Орлистат | Zelber-Sagi et al 2006 | 52 | R, DB, PC | ND | ND | ND | I | |||||||||
| Orlistat 12 | 904 904 904 904 904 904 904 904 904 CSI | ND | ND | I | ||||||||||||
| Сибутрамин | Sabuncu et al 2003 | 13 | CS | I | ND | 904ND | 904ND | 904 и др. 200418 | CS | I | I | I | I | |||
| Пиоглитазон | Sanyal et al 2004 9 0466 | 10 | R, C | U | U | I | ND | |||||||||
| Пиоглитазон | Belfort et al 2006 | 55 | R, B, PC I | 904I | ||||||||||||
| Росиглитазон | Нойшвандер-Тетри и др. 2003 | 30 | CS | I | I | I | I | I | I | 9066 9066 Ratzone 9066 9066 R, DB, PC | I | ND | I | ND | ||
| Метформин | Марчезини и др. 2001 | 14 | C | IND4 | 904ND4 | 904 904 МетформинUygun et al 2004 | 17 | R, C | I | U | U | I | ||||
| Метформин | Schwimmer и др. 2005 | 10 | CS | I | ND | ND | ND | |||||||||
| аторвастатин | Horlander и др. 2001 | 7 | CS 904 U466 904 904 904 | |||||||||||||
| Аторвастатин | Кийичи и др. 2003 | 27 | CS | I | I | ND | I | |||||||||
| Правастатин | I 9066 9066 9066 9066 CSAall4ND | I | ND | |||||||||||||
| Розувастатин | Антонопулос и др. 2006 | 23 | CS | I | ND | ND | ND | ND | ND | Басаран и др. | 23 | R, C | I | ND | ND | ND |
| Апоптоз 9068 4 | ||||||||||||||||
| Урсодиол | Лаурин и др. 1996 | 24 | R, C | 4 904 904 904 904 УрсодиолKiyici et al 2003 | 27 | CS | I | I | U | U | ||||||
| Урсодиол | Lindor PC 804 | U | U | ND | ||||||||||||
| Окислительный стресс / воспаление: антиоксиданты | ||||||||||||||||
| Витамин E | Lavine 2000 | 11CS I | 904 904 904||||||||||||||
| Витамин E и C | Harrison et al 2003 | 23 | R, DB, PC | U | ND | U | 9046 5 ND||||||||||
| Витамин E | Bugianesi et al 2005 | 28 | R, C | I | ND | ND | ND | |||||||||
| Окислительное воспаление / преждевременное воспаление биотика | ||||||||||||||||
| VSL # 3 | Loguercio et al 2005 | 22 | CS | I | ND | ND | ND | |||||||||
| Окислительное воздействие Воспалительное / воспаление | Пентоксифиллин | Адамс и др. 2004 | 20 | CS | I | ND | ND | ND | ||||||||
| Пентоксифиллин | N4664 9066 CS 9066 9066 Сатапати и др. | ND | ND | |||||||||||||
| Пентоксифиллин | Lee et al 2006 | 11 | R, DB, PC | U | ND 9046 6 | ND | ND | |||||||||
| Окислительный стресс / воспаление: рекурсоры глутатиона | ||||||||||||||||
| Бетаин | Abdelmalek et al 2001 | 10 | CS I | 904 904 904 904 904|||||||||||||
| Бетаин | Абдельмалек и др. 2006 | 55 | R, PC | U | ND | U | ND | |||||||||
| Fibrosis | 7 | CS | I | U | I | ND | ||||||||||
Лечение стеатоза / инсулинорезистентности
Лечение стеатоза неразрывно связано с ожирением, инсулинорезистентностью и дислипидемией.Как правило, факторы, снижающие стеатоз, включают потерю веса или фармакологическую терапию, направленную на инсулинорезистентность или дислипидемию. Лечение стеатогепатита направлено на окислительный стресс, воспаление и фиброз. Факторы, снижающие окислительный стресс и воспаление, включают антиоксиданты, пробиотики, антицитокины и предшественники глутатиона. Антифиброзная терапия находится в зачаточном состоянии.
Потеря веса
Потеря веса улучшает химический состав печени, стеатоз, некровоспалительные изменения и фиброз (Huang et al 2005; Petersen et al 2005; Suzuki et al 2005).Кроме того, было показано, что постепенное снижение веса снижает уровень инсулина и улучшает качество жизни (Petersen et al 2005). Потеря веса может быть достигнута с помощью диеты и физических упражнений или бариатрической хирургии.
Диета
Идеальная диета и скорость потери веса еще предстоит определить, хотя известно, что быстрая потеря веса может усугубить болезнь (Andersen et al 1991). Ряд исследований, как контролируемых, так и неконтролируемых, показывают, что потеря веса снижает стеатоз печени (Huang et al 2005; Petersen et al 2005; Suzuki et al 2005).Продолжительность потери веса при стеатозе печени еще предстоит определить. Следует избегать диет с низким содержанием жиров (Solga et al 2004; Kang et al 2006). Некоторые считают, что предпочтительнее средиземноморская диета (т.е. высокое потребление сложных углеводов и мононенасыщенных жиров, небольшое количество красного мяса и небольшое / умеренное количество вина) (Musso et al 2003; Esposito et al 2004). Низкокалорийная диета с низким гликемическим индексом и потерей веса на 1-2 кг в неделю кажется разумной.
Орлистат
Орлистат представляет собой ингибитор липазы, который способствует снижению веса за счет уменьшения всасывания жира.В исследовании Harrison et al (2004) с участием 10 пациентов сообщалось о средней потере веса на 10 кг за 6 месяцев лечения. Аминотрансферазы улучшились во время лечения. Никаких изменений в гистологии не сообщалось. В другом двойном слепом плацебо-контролируемом исследовании Zelber-Sagi et al (2006) были рандомизированы 52 пациента с НАЖБП (диагностированной ультразвуком и подтвержденной биопсией) на орлистат или плацебо в течение 6 месяцев. Орлистат снизил уровень аминотрансферазы и обратил вспять ожирение печени, как определено с помощью ультразвука. Аналогичные результаты были получены в другом открытом исследовании 12 нерандомизированных пациентов с ожирением и НАСГ (Sabuncu et al, 2003), хотя уровни щелочной фосфатазы увеличивались во время терапии.Орлистат недавно стал доступен в США без рецепта. Побочные эффекты газа, вздутия живота и стеатореи проблематичны.
Сибутрамин
Сибутрамин, подавитель аппетита, является антагонистом обратного захвата серотонина, одобренным для снижения веса. Он также был изучен у пациентов с НАЖБП. Это значительно улучшило аминотрансферазы у 13 из 13 пациентов и уменьшило признаки стеатоза печени на УЗИ у 11 из 13 пациентов в открытом нерандомизированном исследовании (Sabuncu et al 2003).Все эти пациенты страдали ожирением и им был поставлен диагноз НАСГ. Уровень щелочной фосфатазы увеличился во время терапии.
Фармакологическая терапия
Тиазолидиндионы
Тиазолидиндионы (TZD) являются агонистами PPARγ, которые повышают чувствительность к инсулину и увеличивают количество и активацию адипоцитов (Shulman 2000). Это приводит к перераспределению липидов от клеток печени и мышц к адипоцитам, что, в свою очередь, восстанавливает чувствительность к инсулину (Shulman 2000; Bajaj et al 2004).Они также увеличивают экспрессию адипонектина, снижают экспрессию TNFα (Iwata et al 2001; Hernandez et al 2004) и снижают синтез коллагена (Galli et al 2002). Чистый эффект агонистов PPARγ — повышение чувствительности к инсулину, перераспределение жира от печени к адипоцитам и уменьшение фиброза печени. Исследования на животных подтвердили эти наблюдения (Jia et al, 2000; Galli et al, 2002), а испытания на людях начинают подтверждать положительные эффекты (Caldwell et al 2001). В первоначальном исследовании с применением троглитазона у 7 из 10 пациентов наблюдалось улучшение АЛТ через 6 месяцев.Однако гистологического улучшения не произошло, и троглитазон был снят с продажи из-за гепатотоксичности. Последующие испытания пиоглитазона и розиглитазона не показали гепатотоксичности.
Пиоглитазон
Три небольших испытания и большое контролируемое испытание оценивали эффективность пиоглитазона в лечении НАЖБП (Shadid and Jensen 2003; Promrat et al 2004; Sanyal et al 2004; Belfort et al 2006). 48-недельное испытание пиоглитазона в дозе 30 мг в день у 18 пациентов, проведенное Promrat et al (2004), показало улучшение АЛТ и гистологии.Фиброз уменьшился у 61% и остался стабильным у 22%. В 6-месячном контролируемом исследовании Sanyal et al (2004) с участием 20 пациентов сравнивали витамин E (400 МЕ / день) с пиоглитазоном (30 мг / день) плюс витамин E. Комбинация показала улучшение чувствительности к инсулину и гистологии.
В крупнейшем на сегодняшний день контролируемом исследовании пиоглитазона Belfort et al. Сравнивали диету плюс пиоглитазон с диетой плюс плацебо у 55 пациентов (Belfort et al 2006). Группа пиоглитазона показала значительное улучшение показателей АЛТ (на 58%), содержания жира в печени (на 54%) и чувствительности к инсулину (на 48%).Было значительное гистологическое улучшение стеатоза, баллонного некроза и воспаления, но не фиброза.
Росиглитазон
Было проведено 3 испытания розиглитазона, включая плацебо-контролируемое испытание (Neuschwander-Tetri et al 2003; Tiikkainen et al 2004; Ratziu et al 2006). В первом из этих исследований (Neuschwander-Tetri et al, 2003) 30 пациентов получали розиглитазон 8 мг ежедневно в течение 48 недель. Было значительное улучшение показателей АЛТ, АСТ, ГГТ и чувствительности к инсулину.Из 22 пациентов, прошедших гистологическое исследование, стеатоз улучшился у 13 и ухудшился у одного; оценка фиброза улучшилась у 8 и ухудшилась у 3. Это исследование было затруднено использованием статинов. Только что были представлены результаты французского многоцентрового плацебо-контролируемого исследования с 63 пациентами, известного как FLIRT (Ratziu et al 2006). Было улучшение гистологии (47%) по сравнению с плацебо (16%) и ALT (38%) по сравнению с плацебо (7%). Интересно, что в этом исследовании пациенты, не страдающие диабетом, показали лучшие результаты, чем пациенты с диабетом.
Таким образом, несколько исследований показали положительный эффект TZD у пациентов с синдромом инсулинорезистентности / СД2. Вопросы о гепатотоксичности были развеяны (Tolman and Chandramouli, 2003), и есть доказательства того, что использование TZD у пациентов с повышенным исходным химическим составом печени безопасно (Chalasani et al 2005). Еще предстоит определить, есть ли долгосрочные преимущества. Тем не менее, наблюдалась стойкая краткосрочная польза от суррогатных (сывороточная АЛТ) и гистологических маркеров. TZD, несмотря на их недостатки, становятся препаратами выбора для лечения пациентов с диабетом и НАСГ.Однако, как недавно заявил McCullough (2006), лучшим описанием TZD для НАСГ может быть: «Многообещающий, но не готовый к использованию в прайм-тайм».
Метформин
Метформин — это бигуанид, который стимулирует ß-окисление в митохондриях (DeFronzo et al 1991). Он также подавляет липогенные ферменты. При этом он обходит инсулинорезистентность за счет использования жирных кислот в качестве источника энергии. Таким образом, он снижает гиперинсулинемию (Стумволл и др., 1995; Куси и др., 1996). Исследования на животных с ожирением печени у мышей ob / ob показали улучшение стеатоза и аномалий аминотрансфераз (Lin et al, 2000).Испытания на людях были менее убедительными. Три небольших следа привели к значительному снижению уровней аминотрансфераз (Marchesini et al 2001; Uygun et al 2004; Schwimmer et al 2005). Одно из испытаний показало повышенную чувствительность к инсулину и временное улучшение сывороточных уровней аминотрансфераз (Marchesini et al 2001). В другом исследовании метформин и диета сравнивались с одной диетой в течение 6 месяцев. Было обнаружено статистически значимое снижение уровня АЛТ, инсулина и С-пептида. Также наблюдалось улучшение некровоспаления, которое не достигло статистической значимости (Uygun et al 2004).Увеличение анаэробного дыхания и возможность развития лактоацидоза является скорее теоретическим, чем реальным беспокойством, за исключением пациентов с алкоголизмом и основной почечной недостаточностью. Долгосрочная польза и гистологическая польза не были продемонстрированы. В настоящее время метформин не может быть рекомендован пациентам с НАСГ, не страдающим диабетом.
Статины
Статины в настоящее время используются для лечения НАЖБП (Horlander et al 2001; Kiyici et al 2003; Rallidis et al 2004; Antonopoulos et al 2006).Недавние исследования показывают, что статины обладают гепатопротекторным действием у пациентов с другими формами заболеваний печени, включая гепатит С (Chalasani et al 2004). Статины могут снижать содержание жира в печени у пациентов с гиперлипидемией и НАСГ (Horlander et al 2001; Kiyici et al 2003). К настоящему времени изучены аторвастатин, правастатин и розувастатин. Важным моментом в этих исследованиях является то, что дозы статинов не были ни эквивалентными, ни сопоставимыми по их гиполипидемическому эффекту.
Аторвастатин сравнивали с урсодезоксихолевой кислотой в небольшом исследовании 44 взрослых с ожирением и НАСГ, включая 10 пациентов с диабетом (Kiyici et al 2003).В группе исследования статинов пациенты с гиперлипидемией получали аторвастатин в дозе 10 мг в день в течение 6 месяцев. Химический состав печени улучшился, и в группе аторвастатина произошло увеличение плотности печени, что свидетельствует о снижении содержания жира.
Два других статина были оценены у пациентов с НАЖБП. Правастатин в дозе 20 мг в день в течение 6 месяцев нормализовал ферменты печени и уменьшил воспаление печени у 5 из 5 пациентов (Rallidis et al 2004). Розувастатин изучался у 23 пациентов с гиперлипидемией, а также с биохимическими и ультразвуковыми признаками НАЖБП (Antonopoulos et al, 2006).После 8 месяцев приема розувастатина в дозе 10 мг в день все пациенты имели нормальные уровни АЛТ и АСТ и все достигли целевого уровня ЛПНП. Гистология не оценивалась. Таким образом, необходимы дальнейшие исследования, но статины являются многообещающими средствами для лечения НАСГ, а также других заболеваний печени.
Производные фибриновой кислоты
Гемфиброзил, 600 мг в день в течение 1 месяца, был изучен в рандомизированном контролируемом исследовании 46 пациентов с НАЖБП. За этот период уровень АЛТ нормализовался, но гистологические изменения не оценивались (Basaranoglu, Acbay et al 1999).Доза гемфиброзила в этом испытании была меньше указанной дозы 1200 мг в день.
Лечение патофизиологических механизмов
Растет интерес к лечению НАСГ путем воздействия на патофизиологические механизмы.
Апоптоз
Апоптоз — важный механизм гибели клеток при НАЖБП.
Урсодезоксихолевая кислота
Урсодиол (урсодезоксихолевая кислота) — это антиапоптотическое, цито-защитное, иммуномодулирующее противовоспалительное средство, которое широко используется при заболеваниях печени.Результаты первоначальных исследований различались, но некоторые показали многообещающие результаты в улучшении ALT (Laurin et al 1996; Kiyici et al 2003), в то время как другие сообщили об отсутствии существенных различий в ALT (Vajro et al 2000; Lindor et al 2004). В одном из исследований урсодиол действительно показал улучшение при стеатозе, но не улучшил воспаление или фиброз (Laurin et al 1996). Все эти исследования были небольшими (от 17 до 24 пациентов) и не имели группы сравнения. Для дальнейшего изучения урсодиола в рандомизированном плацебо-контролируемом исследовании с участием 166 пациентов с НАСГ сравнивали урсодиол с плацебо в течение 2 лет (Lindor et al 2004).Функциональные пробы печени улучшились в обеих группах; однако значительных различий между плацебо и урсодиолом выявлено не было. Гистологические изменения (стеатоз, некровоспаление или фиброз) также существенно не различались между группами урсодиола и плацебо. В настоящее время нельзя рекомендовать урсодиол. В настоящее время проводятся исследования по его использованию в качестве дополнительной терапии.
Окислительный стресс / воспаление
Антиоксиданты
Окислительный стресс важен в патогенезе НАСГ, а антиоксиданты (витамин E) могут снижать уровни профибриногенного TGF-β, улучшать гистологию и ингибировать активацию звездчатых клеток печени.
Витамин E / витамин C
Были проведены пилотные исследования витамина E (Lavine 2000; Hasegawa et al 2001; Harrison et al 2003; Sanyal et al 2004; Bugianesi et al 2005) с многообещающими результатами в снижении аминотрансфераз. В одном рандомизированном плацебо-контролируемом исследовании изучалась комбинация витамина E и витамина C (Harrison et al, 2003). Обнаружено уменьшение воспаления и фиброза печени. Однако эти различия существенно не отличались от группы плацебо.В недавнем открытом исследовании витамин Е сравнивали с метформином и снижением веса (Bugianesi et al, 2005). Витамин Е уступал метформину и / или снижению веса в улучшении аминотрансфераз.
Недавний метаанализ высоких доз витамина Е среди населения в целом показал увеличение общей смертности (Miller et al 2005). Из-за возможного увеличения смертности при общем использовании антиоксидантов и неоднозначных результатов клинических испытаний при НАСГ использование антиоксидантов не рекомендуется.
Пробиотики / пребиотики
Пробиотики могут уменьшить повреждение печени в моделях на животных, где бактериальный эндотоксин кишечного происхождения повышает чувствительность жировой печени к действию TNF-α. Трехмесячный период лечения коммерчески доступным пробиотиком VSL # 3, назначенный 22 пациентам с НАЖБП, действительно улучшил уровни АЛТ и маркеры перекисного окисления липидов (Loguercio et al, 2005). Гистология в этом исследовании не оценивалась.
Антицитокины
Пентоксифиллин
TNF-α — провоспалительный цитокин, который запускает выработку дополнительных цитокинов, которые привлекают воспалительные клетки и приводят к разрушению гепатоцитов и индукции фиброгенеза.Этот цитокин повышен при НАСГ. Пентоксифил-лин представляет собой соединение метилксантина, которое ингибирует TNF-α и является многообещающим средством для лечения алкогольного гепатита. Пилотное исследование с участием 20 пациентов выявило улучшение ферментов печени у пациентов с НАСГ (Adams et al 2004). Однако высокая частота побочных эффектов со стороны желудочно-кишечного тракта привела к преждевременной отмене у многих пациентов. Satapathy и др. (2004) обнаружили, что пентоксифиллин снижает средние уровни трансаминаз, снижает уровень TNF-α в сыворотке и улучшает инсулинорезистентность у 18 пациентов в течение 6 месяцев.В другом исследовании Lee et al (2006) изучали 20 пациентов с НАСГ и рандомизировали их на 3 месяца лечения пентоксифиллином или плацебо. В обеих группах наблюдалось значительное снижение ИМТ и уровней аминотрансферазы, но не было значительных различий между группами. Больше пациентов, получавших пентоксифиллин, достигли нормального уровня АСТ. Обе группы сообщили о значительном снижении TNF-α, Il-6, Il-8 и сывороточной гиалуроновой кислоты.
Предшественники глутатиона
Бетаин
Бетаин является компонентом метаболического цикла тионина и может повышать уровень S-аденозилметионина.Этот процесс может защитить от стеатоза в моделях на животных с алкогольной болезнью печени. Небольшое однолетнее исследование показало, что бетаин значительно улучшает уровни аминотрансферазы по сравнению с исходным уровнем (Abdelmalek et al 2001). Кроме того, наблюдалось заметное улучшение степени стеатоза, некровоспалительной степени и стадии фиброза. Abdelmalek et al (2006) затем провели 12-месячное плацебо-контролируемое испытание с участием 55 пациентов и сообщили, что бетаин существенно не улучшил аминотрансферазы или гистологию печени.
Фиброз
Исследования на животных показали, что ангиотензин II способствует инсулинорезистентности и фиброзу печени.
Антагонисты рецепторов ангиотензина II
Лорсартан
Лозартан, антагонист рецепторов ангиотензина II, использовался в двух исследованиях (Yokohama et al 2004, 2006). В исторически контролируемом исследовании (Yokohama et al 2004, 2006) прием лозартана в дозе 50 мг в день был связан с улучшением аминотрансфераз, сывороточных маркеров фиброза и TGF-β1 в плазме.Гистологические улучшения были обнаружены у нескольких пациентов: некровоспаление (5 пациентов), уменьшение фиброза печени (4 пациента) и снижение содержания железа (2 пациента).
Краткое изложение
Растет понимание факторов риска НАЖБП и лежащей в основе патофизиологии. Развиваются новые методы лечения, но потеря веса остается основой терапии. Таргетная фармакологическая терапия развивается в лечении основных патофизиологических явлений, таких как стеатоз, апоптоз, окислительный стресс и фиброз.Тиазолидиндионы показали многообещающие результаты в уменьшении стеатоза и, возможно, прогрессировании цирроза. Однако необходимы дальнейшие контролируемые клинические испытания, прежде чем можно будет безоговорочно рекомендовать какую-либо конкретную терапию, кроме похудания и физических упражнений. Пациентов с инсулинорезистентностью можно лечить тиазолидиндионами, тогда как пациентов с дислипидемией можно лечить гиполипидемическими средствами.
Безалкогольная жировая болезнь печени — стратегии профилактики и лечения новых состояний
Декабрь 2009 г. Выпуск
Безалкогольная жировая болезнь печени — стратегии профилактики и лечения новых состояний
Кристен К.Cooper, MS, RD
Сегодняшний диетолог
Vol. 11 № 12 стр. 28
Распространенность неалкогольной жировой болезни печени (НАЖБП), состояния, которое, как считалось, поражает в основном женщин в постменопаузе с избыточным весом, растет среди людей всех возрастов. Согласно обзору, опубликованному в ноябрьско-декабрьском выпуске журнала Journal of Clinical Gastroenterology , НАЖБП считается одной из наиболее распространенных форм заболеваний печени во всем мире, и ее распространенность растет пропорционально быстрому росту ожирения. .Эксперты считают, что в настоящее время это заболевание может поражать от 20% до 40% людей в промышленно развитых странах Запада, что представляет собой проблему с широкими физическими и финансовыми последствиями.1
Чтобы рекомендовать изменения в образе жизни, которые могут помочь клиентам предотвратить НАЖБП или управлять ею, мы должны сначала понять происхождение, стадии и типы заболевания.
НАЖБП: обзор
Когда мы думаем о заболевании печени, мы обычно думаем о серьезных проблемах, таких как цирроз или состояния, требующие пересадки печени.Но есть менее серьезные формы, вызванные факторами образа жизни, которые, если их не остановить, могут прогрессировать до более серьезных уровней. В конце концов, печень — сложный орган, который играет ключевую роль в метаболизме жиров, углеводов и белков. Жиры могут представлять собой наиболее утомительную работу, поскольку печень должна метаболизировать, хранить, производить и упаковывать жир в липопротеины для доставки к клеткам организма.
Здоровая печень может легко справиться с пищевым жиром на всю жизнь, а неисправная — нет.Печень может быть перенапряжена из-за избытка пищевых жиров. Триглицериды могут накапливаться в гепатоцитах, если митохондриальное бета-окисление печени и выработка липопротеинов очень низкой плотности недостаточны для обработки нагрузки жирных кислот.2 Со временем это накопление жира может привести к рубцеванию, воспалению, фиброзу и циррозу — прогрессирующие стадии НАЖБП.
В техническом обзоре НАЖБП, опубликованном в номере журнала Gastroenterology за ноябрь 2002 г., описывается основная гистологическая особенность этого состояния как избыток жира в гепатоцитах, который смещает ядро к краю клетки.Дополнительные признаки, такие как воспаление и дегенерация в определенных областях печени, могут присутствовать у некоторых, но не у всех пациентов.3
НАЖБП в настоящее время подразделяется на два типа: стеатоз печени и неалкогольный стеатогепатит (НАСГ). Стеатоз печени — это обратимое состояние, при котором большие вакуоли триглицеридного жира накапливаются в клетках печени, вызывая неспецифическое воспаление. Большинство людей с этим заболеванием испытывают незначительные симптомы или вообще не испытывают их, и обычно это не приводит к рубцеванию или серьезному повреждению печени.Большинство пациентов с НАЖБП имеют этот тип.
НАСГ — более тяжелая, прогрессирующая форма, которая включает не только накопление жира (стеатоз) в печени, но и воспаление. Стеатогепатит может привести к фиброзу и, в конечном итоге, к циррозу, который представляет собой серьезное рубцевание, которое может привести к печеночной недостаточности.
Теории от экспертов
Почему растет распространенность НАЖБП? Многие эксперты считают, что это потому, что люди толстеют.Исследования показали, что риск НАЖБП напрямую связан и пропорционален степени ожирения, особенно туловищного ожирения.1,4
Некоторые эксперты предположили, что растущая распространенность НАЖБП может просто выявить более эффективное выявление, а не обязательно увеличение распространенности. Сегодня многие люди, особенно те, кто рассматривает терапию статинами при гиперхолестеринемии, проходят анализ крови, который проверяет уровень ферментов печени. С этими данными врачи могут легче выявлять и диагностировать НАЖБП.
Другие эксперты, включая большинство тех, чьи данные были опубликованы в текущем обзоре журнала Journal of Clinical Gasteroenterology , считают, что настоящая причина НАЖБП — не избыток жира в организме, а инсулинорезистентность. У лиц с инсулинорезистентностью повышается уровень глюкозы в сыворотке крови, повышая уровень инсулина. Эта гиперинсулинемия, в свою очередь, повышает уровень триглицеридов в сыворотке крови. Инсулин также может играть роль в ожирении печени, подавляя липолиз жира в клетках организма и блокируя митохондриальное бета-окисление в печени, стимулируя синтез новых жирных кислот из глюкозы.Другими словами, гиперинсулинемия оставляет печень с обилием материалов для производства жиров, но некуда их отправить, когда они будут приготовлены. Таким образом, печень начинает преимущественно этерифицировать жирные кислоты в триглицериды, которые затем накапливаются, что приводит к стеатозу и, в конечном итоге, к жировой болезни печени2
Некоторые эксперты объединяют ожирение, инсулинорезистентность и связанные с ними факторы и называют НАЖБП «множественным поражением». Эта теория делает НАЖБП «печеночным компонентом» метаболического синдрома, состояния, характеризующегося не только ожирением и инсулинорезистентностью, но также гиперинсулинемией, диабетом и гипертонией.1,5 Хотя исследователи не полностью понимают это на молекулярном уровне, метаболический синдром имеет сильные клинические ассоциации с НАЖБП. Существуют обширные исследования, позволяющие предположить, что НАЖБП связана с диабетом и прогрессирующим фиброзом печени, а НАСГ — с ожирением и диабетом 2 типа.1,2
Согласно этой теории, первым «ударом» является скопление жира в паренхиме печени из-за инсулинорезистентности, что приводит к гиперинсулинемии. Второй удар — это реакция печени на этот стресс — выброс активных форм кислорода и цитокинов.Окислительный стресс, в свою очередь, приводит к перекисному окислению мембранных липидов и выработке дополнительных провоспалительных цитокинов. Состояние может прогрессировать до фиброгенеза, а затем до повреждения гепатоцитов. Примерно в 20% случаев воспаление НАСГ заканчивается циррозом или даже карциномой печени.3
Лечение и профилактика
Многие ученые считают, что первым шагом в профилактике и лечении НАЖБП является достижение и поддержание здорового веса.Люди могут напрямую избежать инсулинорезистентности и метаболического синдрома, состояний, тесно связанных с НАЖБП, оставаясь в форме. Те, кто подвержен риску НАЖБП, должны худеть за счет улучшения диеты и физической активности, поскольку оба типа изменения образа жизни обещают побороть болезнь.
Национальный институт сердца, легких и крови и Национальный институт диабета, болезней органов пищеварения и почек рекомендуют людям с избыточным весом терять до 10% веса тела с помощью регулярных упражнений и соблюдения диеты.Исследования показывают, что снижение веса на 10% и более эффективно для улучшения активности аминотрансфераз и уменьшения размера печени, а также для улучшения чувствительности к инсулину и профилей риска сердечно-сосудистых заболеваний6
Некоторые гепатологи рекомендуют пациентам худеть, сокращая количество калорий из насыщенных и общих жиров и увеличивая потребление клетчатки и полиненасыщенных жирных кислот. Такой режим питания может помочь пациентам чувствовать себя сытыми при соблюдении диеты, направленной на снижение инсулинорезистентности.3,6 Согласно статье в июльском выпуске Hepatology, есть также некоторые свидетельства того, что снижение холестерина с пищей и контроль потребления белка могут помочь контролировать НАЖБП, но это исследование является предварительным.
Некоторые эксперты считают, что, поскольку ожирение играет важную роль в НАЖБП, чем раньше снижается масса тела, тем здоровее становится печень. Такие эксперты рекомендуют людям с индексом массы тела более 35 рассмотреть возможность обходного желудочного анастомоза или другого агрессивного средства потери веса.Однако эта рекомендация когда-то ставилась под сомнение, поскольку многие из первых сообщений о НАЖБП и смертях от ожирения печени и смертности от него поступали от пациентов с тощей кишкой.3
Исследования показывают, что новые процедуры бариатрической хирургии не наносят вреда печени и что со временем послеоперационные нарушения ферментов печени имеют тенденцию нормализоваться. Однако быстрая потеря веса с хирургическим вмешательством или без него может привести к ожирению печени, поскольку это стимулирует выработку печенью эндогенных жирных кислот для восполнения жира, отсутствующего в рационе.3 Это проблема, заслуживающая дальнейшего изучения в рамках исследований НАЖБП.
Другой проблемой является отсутствие клинических руководств по мониторингу функции печени во время потери веса у пациентов с НАЖБП, а также достоверных данных о том, как разные скорости потери веса влияют на функцию печени. Мониторинг печеночных ферментов и функции печени должен стать стандартной процедурой для обеспечения безопасности изучения модификаций диеты при НАЖБП. Эти процедуры были бы особенно целесообразны при лечении НАЖБП у детей, поскольку здоровая функция печени и адекватное питание необходимы для правильного роста и развития.
Lifestyle Research
Текущие исследования показывают, что лучший способ предотвратить и лечить НАЖБП — это сочетать здоровую диету с регулярными физическими упражнениями для достижения здорового веса. Упражнения важны для достижения и поддержания веса, а также снижают риск состояний, связанных с НАЖБП: диабета 2 типа, инсулинорезистентности, гипертонии, дислипидемии, нарушения уровня глюкозы натощак и метаболического синдрома.3 Физические упражнения также увеличивают окислительную способность организма. мышечные клетки и увеличивает использование жира в качестве энергии, тем самым предотвращая накопление лишнего жира в печени.1
Недавнее австралийское исследование с участием 141 пациента с НАЖБП показало влияние физических упражнений на функцию печени. Пациенты были распределены в группу низкой интенсивности, в которую были проведены три сеанса консультирования по физической активности, в группу средней интенсивности с шестью сеансами, в группу высокой интенсивности с шестью сеансами и постоянной телефонной поддержкой и контрольную группу, которая получила только первоначальное консультирование. сеанс. Целью участников всех групп было увеличить физическую активность как минимум до 30 минут в день пять дней в неделю (всего 150 минут в неделю).Все участники прошли фитнес-тестирование через три месяца.
У тех, кто тренировался не менее 60 минут в неделю, наблюдалось значительное улучшение всех ферментов печени, а также уровней глюкозы, инсулинорезистентности, холестерина и триглицеридов. Тем не менее, у тех, кто тренировался более 60 минут в неделю, не наблюдалось значительных дополнительных улучшений ферментных профилей, что позволяет предположить, что даже умеренные упражнения могут помочь предотвратить НАЖБП.
Столь же примечательно, что участники, получившие наибольшее количество консультаций, больше всего увеличили физическую активность, а те, кто получил наименьшее количество рекомендаций, проявили меньше всего.Это говорит о том, что консультирование и поддержка, которые заставляют людей двигаться, даже в небольшой степени, являются хорошим вложением для тех, кто подвержен риску НАЖБП. Исследование также показало, что уровень физической подготовки улучшился у тех, кто занимался спортом, независимо от потери веса, что также свидетельствует о том, что консультирование должно быть сосредоточено на повышении физической активности.7
Кроме того, участие в группах вмешательства повысило вероятность того, что люди будут придерживаться рекомендованных изменений образа жизни. Лица, отнесенные к группам умеренного и интенсивного консультирования, в девять раз чаще увеличивали физические нагрузки на один час в неделю, чем те, которые были отнесены к контрольной группе, и 96% этих участников оставались вовлеченными до последующей оценки.7 Это показывает, что программы, связанные с образом жизни, могут быть успешными в помощи людям в борьбе с НАЖБП, даже если изменения, к которым они стремятся, являются трудными и резкими.
Другое недавнее исследование Киттихая Промрата, доктора медицины из Университета Брауна, опубликованное в ноябрьском номере журнала Hepatology за ноябрь 2008 г., продемонстрировало, что комбинированная терапия образа жизни также может помочь улучшить химию и гистологию печени у пациентов с ожирением печени. Тридцать один пациент с избыточным весом или ожирением с НАСГ был рандомизирован либо в 48 недель интенсивного изменения образа жизни, либо в комбинированную группу, либо в контрольную группу, которая не получала никакого вмешательства.Целью обеих групп вмешательства была потеря веса от 7% до 10%.
Группа интенсивного изменения образа жизни сокращает количество калорий до 1 000–1 500 в день, а жир — до менее 25% от общего количества калорий. Участники комбинированной группы получали те же рекомендации по потреблению калорий, но имели дополнительную цель — работать до 200 минут физической активности умеренной интенсивности в неделю. Практически все параметры заболевания печени улучшились у участников группы вмешательства, в том числе вес (9.3% средняя потеря), трансаминаз (например, аланинаминотрансферазы), степени стеатоза печени, воспаления и других маркеров повреждения печени.
В немецком исследовании, опубликованном в сентябрьском номере журнала Gut , участвовали 50 пациентов с диагнозом НАЖБП и 120 пациентов без НАЖБП с риском метаболических заболеваний. Обе группы получили консультации по снижению веса и инструкции по умеренному увеличению аэробной активности. При контрольном наблюдении через 8,7 месяца как в экспериментальной, так и в контрольной группах наблюдалось общее снижение общего, подкожного абдоминального и висцерального жира, а также повышение уровня физической подготовки.НАЖБП полностью разрешилась у 20 пациентов. Самым сильным прогностическим фактором изменения содержания жира в печени был исходный уровень физической подготовки, который, как было доказано, имел эффект больше, чем базовый уровень общего жира и исходный уровень висцерального жира и не зависел от него.
Другие возможные методы лечения
Результаты ряда небольших исследований показывают, что другие методы лечения могут быть полезны для лечения первого или второго приступа НАЖБП. Исследования показывают, что первое поражение НАЖБП можно лечить цитопротективными средствами, такими как урсодезоксихолевая кислота и таурин, а также гиполипидемическим агентом гемфиброзилом.В небольших исследованиях противодиабетические препараты, такие как метформин, троглитазон и пиоглитазон, также показали некоторые положительные результаты.
Что касается атаки второго удара, то добавка витамина Е дала обнадеживающие результаты, особенно среди детей с НАЖБП. Кроме того, силимарин, который представляет собой экстракт расторопши, оказался эффективным для лечения НАЖБП у некоторых людей, хотя доказательств его безопасности или эффективности нет. А антибиотики или пробиотики, которые изменяют флору кишечника, являются еще одним потенциальным оружием против второго удара, поскольку они помогают контролировать цитокиновую нагрузку.9
Будущие направления
Растущее количество исследований НАЖБП, кажется, предполагает, что ожирение, инсулинорезистентность или, возможно, все компоненты метаболического синдрома могут лежать в основе роста показателей НАЖБП. Мы знаем, что жировая болезнь печени может возникнуть у пациентов, получающих полное парентеральное питание. Полное парентеральное питание — ценная нутритивная терапия — может привести к гепатобилиарным осложнениям, которые обычно не прогрессируют. Многочисленные исследования описывают эту проблему как дисбаланс субстрата и высокий процент калорий из углеводов, что приводит к высвобождению инсулина и накоплению жира в печени.2 (В этой статье основное внимание уделяется НАЖБП и НАСГ, обусловленных факторами образа жизни, а не ожирению печени, вызванному полным парентеральным питанием.)
Важной целью будущих исследований НАЖБП будет изучение конкретных путей, посредством которых связанные с ожирением состояния, такие как диабет, гипертриглицеридемия и инсулинорезистентность, могут повредить печень.3 Исследования показывают, что НАЖБП связана не только с инсулинорезистентностью, но и с повышенное содержание свободных жирных кислот, повышенное бета-окисление жирных кислот и повышенное перекисное окисление липидов в печени.10 Некоторые исследования показывают, что могут действовать дополнительные факторы, способствующие развитию жировой болезни печени. Лептин, например, может играть роль не только в инсулинорезистентности, но и в развитии фиброгенеза печени.3
Исследователи также изучат потенциальные причины, такие как обструктивное апноэ во сне и его активация цитохрома P450 E21 в печени. В одном небольшом исследовании, проведенном Хейрандиш-Гозалом и др., Опубликованном в 2008 г. в Chest , изучалось влияние обструктивного апноэ во сне на печень у детей.Результаты показали, что уровни трансаминаз в сыворотке у большинства пациентов нормализовались без значительных изменений массы тела после лечения обструктивного апноэ во сне. Дополнительные исследования связи между оксигенацией тканей печени и НАЖБП, а также по лечению состояний, которые часто возникают вместе с жировой болезнью печени, помогут людям избежать НАЖБП с помощью раннего лечения.4
Исследование этнической структуры НАЖБП — еще одна область исследований. Заболевания печени, по-видимому, группируются в семьях.Некоторые данные показывают, что американцы мексиканского происхождения чаще болеют НАЖБП, а афроамериканцы менее вероятны по сравнению с белыми неиспаноязычными языками3. Достижения в области нутригенетики могут открыть окно для изучения взаимодействий инсулина, глюкозы, жиров и гормонов, которые могут способствовать ожирению печени. .
Какой бы ни была гистопатология, НАЖБП приобретает новое значение в гепатологии, поскольку ученые ищут ответы о причинах, вариантах профилактики и потенциальных методах лечения тяжелого заболевания печени, помимо злоупотребления алкоголем.Для поколения детей, которые подвержены более высокому риску ожирения, чем предыдущие поколения, критически важно обнаружить и лечить корни НАЖБП. В настоящее время диетологи могут помочь клиентам атаковать НАЖБП еще до первого приступа, поощряя их придерживаться здоровой для сердца диеты, богатой антиоксидантами. Мы также можем рекомендовать упражнения как часть плана не только для предотвращения НАЖБП, но и для общего благополучия.
— Кристен С. Купер, MS, RD, Плезантвилль, штат Нью-Йорк.Внештатный писатель по вопросам здоровья и питания из Ю. Она работала в сфере консалтинга в области здравоохранения в Латинской Америке и Соединенных Штатах и имеет степень магистра в области питания в педагогическом колледже Колумбийского университета.
Текущие рекомендации по питанию и лечебной физкультуре
• Если у пациента избыточный вес, сбросьте 10% от исходного веса.
• Уменьшите ежедневное количество калорий настолько, чтобы способствовать еженедельной потере веса на 1–2 фунта, но не более того.
• Уменьшите количество насыщенных жиров (менее 7% от общего количества калорий).
• Снизьте общее потребление жиров до 30% от общего количества калорий или меньше.
• Увеличьте потребление клетчатки.
• Регулярно выполняйте физические упражнения, чтобы снизить вес и повысить чувствительность к инсулину.
• Если индекс массы тела больше 35, рассмотрите возможность операции по снижению веса. Если пациенту предстоит операция, внимательно следите за ферментами и функцией печени во время быстрой потери веса.
• У людей с диабетом доведите уровень гемоглобина A1C до менее 7%.
Рекомендуемые шаги для диагностики НАЖБП1,3
• Скрининг на наличие ранее существовавших заболеваний, таких как гепатит С.
• Оценка потребления алкоголя (клиническая оценка, семейные интервью, соотношение аспартатаминотрансфераза / аланинаминотрансфераза, поскольку оценка более 2 увеличивает вероятность алкогольной болезни печени вместо НАЖБП)
• Биомаркеры заболеваний печени (сывороточная аспартатаминотрансфераза, аланинаминотрансфераза, щелочная фосфатаза)
• Функциональные пробы печени (сывороточный билирубин, альбумин, протромбиновое время)
• Визуализация (сонография, компьютерная томография, МРТ), хотя визуализация не различает простую жировую дистрофию печени и более серьезные случаи
• Биопсия печени (выполняется, если клинические обстоятельства сильно указывают на НАЖБП и если стоимость и риски биопсии, по-видимому, оправдывают информацию, которая может помочь в принятии решения о лечении.)
Ссылки
1. Американская гастроэнтерологическая ассоциация. Заявление о медицинской позиции Американской гастроэнтерологической ассоциации: Неалкогольная жировая болезнь печени. Гастроэнтерология . 2002; 123 (5): 1702-1704.
2. Фонг Д.Г., Нехра В., Линдор К.Д., Бухман А.Л. Особенности метаболизма и питания при неалкогольной жировой болезни печени. Гепатология . 2000; 32 (1): 3-10.
3. Sanyal AJ, Американская гастроэнтерологическая ассоциация. Технический обзор неалкогольной жировой болезни печени AGA. Гастроэнтерология . 2002; 123 (5): 1705-1725.
4. Younossi ZM, Dielh AM, Ong JP. Неалкогольная жировая болезнь печени: повестка дня для клинических исследований. Гепатология . 2002; 35 (4): 746-752.
5. Марчезини Дж., Буджианези Э., Форлани Дж. И др. Неалкогольная жировая дистрофия печени, стеатогепатит и метаболический синдром. Гепатология . 2003; 37 (4): 917-923.
6. Краткое изложение клинических руководств по выявлению, оценке и лечению избыточной массы тела и ожирения у взрослых. Arch Intern Med . 1998; 158 (17): 1855-1867.
7. Сент-Джордж А., Бауман А., Джонстон А. и др. Независимые эффекты физических нагрузок у пациентов с неалкогольной жировой болезнью печени. Гепатология . 2009; 50 (1): 68-76.
8. МакЭвой, NC, Фергюсон Дж. У., Кэмпбелл И. В., Хейс, ПК. Неалкогольная жировая болезнь печени: естественное течение, патогенез и лечение: другие возможные методы лечения. Британский журнал диабета и сосудистых заболеваний . 2006; 6 (6): 251-260.
9. Neuschwander-Tetri BA, Caldwell SH. Неалкогольный стеатогепатит: Резюме конференции, посвященной одной теме AASLD. Гепатология . 2003; 37 (5): 1202-1219.
10.Саньял А.Дж., Кэмпбелл-Сарджент С., Миршахи Ф. и др. Неалкогольный стеатогепатит: ассоциация инсулинорезистентности и митохондриальных аномалий. Гастроэнтерология . 2001; 120 (5): 1183-1192.
Безалкогольная жировая болезнь печени | Michigan Medicine
Неалкогольная жировая болезнь печени (НАЖБП) — это состояние печени, которое характеризуется накоплением жира (также известным как стеатоз) в печени, возникающим у людей, которые потребляют мало или совсем не употребляют алкоголь (равное или меньше два напитка в день для мужчин и один напиток в день для женщин).НАЖБП в настоящее время считается наиболее распространенным типом заболевания печени как у взрослых, так и у подростков в США, с частотой до 25-30% населения США.
Категории безалкогольной жировой болезни печени
НАЖБП можно разделить на две категории:
- НАЖБП или простой стеатоз : Наличие жира в печени без воспаления или рубцевания (фиброза) или с незначительным воспалением.
- Неалкогольный стеатогепатит (НАСГ) : Жир вместе с воспалением и различной степенью рубцевания (фиброз).
НАСГ — это прогрессирующая форма НАЖБП, при которой воспаление вызывает повреждение печени и рубцевание (фиброз). Фиброз со временем может ухудшиться и привести к обширному рубцеванию печени (циррозу). Пациенты, у которых развивается цирроз, подвержены риску осложнений, включая печеночную недостаточность и рак печени (гепатоцеллюлярную карциному). Помимо осложнений, связанных с печенью, пациенты с НАЖБП и НАСГ также имеют более высокий, чем обычно, риск сердечно-сосудистых заболеваний. Фактически, болезни сердца — причина смерти номер один для пациентов с НАЖБП.
Связь между НАЖБП и метаболическим синдромом
Пациенты с НАЖБП / НАСГ, как правило, также имеют один или несколько признаков метаболического синдрома. Из-за схожего образа жизни и генетики люди с семейным анамнезом НАЖБП могут подвергаться более высокому риску развития этого заболевания.
Метаболический синдром определяется как имеющий 3 или более из следующих признаков:
- Ожирение
- Диабет
- Низкий уровень холестерина ЛПВП (низкий уровень хорошего холестерина)
- Триглицериды с высоким содержанием липидов
- Высокое кровяное давление
Эксперты факультета рассказывают о метаболическом синдроме, а пациентка программы метаболического фитнеса делится своим опытом (видео).
Michigan Medicine предлагает программу для тех, у кого диагностирован метаболический синдром. Программа сочетает в себе упражнения, питание, управление стрессом и стратегии изменения поведения в благоприятной групповой атмосфере, чтобы способствовать позитивным изменениям образа жизни, что, в свою очередь, снижает риск. Чтобы узнать больше, посетите нашу страницу программы метаболического фитнеса.
Симптомы НАЖБП / НАСГ
Пациенты с НАЖБП / НАСГ обычно не имеют симптомов или специфических выводов при физикальном обследовании. Иногда пациенты сообщают о неопределенном дискомфорте в правом верхнем углу живота или усталости.
Диагностика НАЖБП / НАСГ
Диагностика не всегда проста, потому что у пациентов обычно нет симптомов, а тесты печени могут быть полностью нормальными. Диагноз обычно ставится, если результаты тестирования на другие причины заболевания печени отрицательны, и при визуализирующих исследованиях (таких как УЗИ, компьютерная томография или МРТ) обнаруживается отложение жира.
Биопсия печени — единственный способ точно дифференцировать НАЖБП и НАСГ. Биопсия также может определить степень повреждения и степень фиброза (рубцовой ткани).Неинвазивные тесты, такие как фиброскан (транзиторная эластография) и новая МРТ-визуализация, также могут оценить количество жира и рубцовой ткани в печени
Лечение НАЖБП / НАСГ
Активные исследования продолжаются, но на данный момент нет одобренных FDA лекарств, специально предназначенных для лечения НАЖБП / НАСГ. Однако исследования показали, что и жир, и воспаление, и рубцовая ткань могут покинуть печень. Это означает, что НАЖБП и НАСГ могут быть обратимыми.
Модификация образа жизниУлучшение жировых отложений и воспалений в печени возможно, когда люди теряют вес и / или изменяют свой образ жизни.Это первая линия лечения для НАЖБП / НАСГ.
- Модификация образа жизни включает в себя здоровое питание, а также повышение физической активности.
- Потеря 10% от вашего текущего веса тела увеличивает вероятность того, что количество жира в печени и воспаление уменьшится. Снижение веса должно быть постепенным (цель — 1–3 фунта в неделю), так как быстрая потеря веса на самом деле может усугубить заболевание печени.
Пациентам с НАСГ, у которых диагностирована биопсия печени и у которых нет диабета, серьезных сердечных заболеваний или цирроза, иногда просят начать прием витамина Е, поскольку считается, что это помогает уменьшить воспаление печени.
Лечение других заболеваний- Улучшение других метаболических заболеваний, таких как диабет, высокое кровяное давление и высокий уровень холестерина / липидов, также может помочь при НАЖБП.
Умеренное или сильное употребление алкоголя может вызвать дополнительные повреждения и накопление жира в печени у людей с НАЖБП. Поэтому пациентам с НАЖБП следует по возможности полностью избегать употребления алкоголя. Если вы не думаете, что можете полностью отказаться от употребления алкоголя, важно минимизировать потребление алкоголя (менее 2 порций в день для мужчин и 1 порции в день для женщин).
Ресурсы для пациентов
Назначить встречу
В клинике жировой болезни печени Мичиганского университета мы предоставляем пациентам с НАЖБП / НАСГ новейшие возможности диагностики и лечения, а также доступ к новейшим исследованиям, включающим новые изучаемые методы лечения. Для получения дополнительной информации о нашей клинике НАЖБП позвоните, чтобы записаться на прием по бесплатному телефону 844-233-0433. Чтобы увидеть сопутствующие медицинские услуги, которые мы предлагаем, посетите нашу страницу с обзором здоровья пищеварительной системы и печени.
Безалкогольная жировая болезнь печени: диагностика и лечение
1. Bellentani S, Скаглиони Ф, Марьино М, Бедони Г. Эпидемиология неалкогольной жировой болезни печени. Dig Dis . 2010; 28 (1): 155–161 ….
2. Рациу В., Беллентани С, Кортез-Пинто H, День C, Марчезини Дж. Заявление о позиции по НАЖБП / НАСГ на основе специальной конференции EASL 2009. J Hepatol .2010. 53 (2): 372–384.
3. Speliotes EK, Массаро Дж. М., Hoffmann U, и другие. Жирная печень связана с дислипидемией и дисгликемией независимо от висцерального жира: исследование сердца Фрамингема. Гепатология . 2010. 51 (6): 1979–1987.
4. Ангуло П. Эпидемиология ЖКТ: неалкогольная жировая болезнь печени. Алимент Фармакол Тер . 2007. 25 (8): 883–889.
5. Baumeister SE, Völzke H, Маршалл П., и другие.Влияние жировой болезни печени на использование и затраты на здравоохранение среди населения в целом: 5-летнее наблюдение. Гастроэнтерология . 2008. 134 (1): 85–94.
6. Марра Ф, Гастальделли А, Svegliati Baroni G, Скажите G, Тирибелли К. Молекулярные основы и механизмы прогрессирования неалкогольного стеатогепатита. Trends Mol Med . 2008. 14 (2): 72–81.
7. Дневной КП, Джеймс О.Ф. Стеатоз печени: невиновный наблюдатель или виноватая? Гепатология .1998. 27 (6): 1463–1466.
8. Гранди С.М., Климан Джи, Дэниэлс С.Р., и другие.; Американская Ассоциация Сердца; Национальный институт сердца, легких и крови. Диагностика и лечение метаболического синдрома: научное заявление Американской кардиологической ассоциации / Национального института сердца, легких и крови [опубликованные исправления появляются в Circulation. 2005; 112 (17): e298 и Circulation. 2005; 112 (17): e297]. Тираж . 2005. 112 (17): 2735–2752.
9. Фаррелл Дж. Печень и талия: 50 лет роста. J Гастроэнтерол Hepatol . 2009; 24 (приложение 3): S105 – S118.
10. Фалло Ф, Далла Поцца А, Сонино Н, и другие. Неалкогольная жировая болезнь печени связана с диастолической дисфункцией левого желудочка при эссенциальной гипертензии. Nutr Metab Cardiovasc Dis . 2009. 19 (9): 646–653.
11. Эденс MA, Койперс Ф, Столк Р.П.Неалкогольная жировая болезнь печени связана с маркерами риска сердечно-сосудистых заболеваний. Obes Rev.. 2009. 10 (4): 412–419.
12. Таргер Г, Дневной КП, Бонора Э. Риск сердечно-сосудистых заболеваний у пациентов с неалкогольной жировой болезнью печени. N Engl J Med . 2010. 363 (14): 1341–1350.
13. Лориа П., Adinolfi LE, Беллентани С, и другие.; Комитет экспертов NAFLD Итальянской ассоциации per lo studio del Fegato.Практические рекомендации по диагностике и лечению неалкогольной жировой болезни печени. Декалог экспертного комитета Итальянской ассоциации изучения печени (AISF). Dig Liver Dis . 2010. 42 (4): 272–282.
14. Мэтьюз Д.Р., Хоскер JP, Руденский А.С., Нейлор Б.А., Тречер Д.Ф., Тернер Р.С. Оценка модели гомеостаза: инсулинорезистентность и функция бета-клеток по концентрации глюкозы в плазме натощак и концентрации инсулина у человека. Диабетология . 1985. 28 (7): 412–419.
15. Кац А, Намби СС, Мазер К, и другие. Индекс количественной проверки чувствительности к инсулину: простой и точный метод оценки чувствительности к инсулину у людей. J Clin Endocrinol Metab . 2000. 85 (7): 2402–2410.
16. Musso G, Гамбино Р, Кассадер М, Пагано Г. Метаанализ: естественное течение неалкогольной жировой болезни печени (НАЖБП) и диагностическая точность неинвазивных тестов для определения степени тяжести заболевания печени. Энн Мед . 2011. 43 (8): 617–649.
17. млн лет X, Холалкере Н.С., Камбадаконэ Р. А, Мино-Кенудсон М, Хан П.Ф., Сахани Д.В. Количественная оценка печеночного жира на основе изображений: методы и клиническое применение. Радиография . 2009. 29 (5): 1253–1277.
18. Ролдан-Валадес Э, Фавила Р, Мартинес-Лопес М, Урибе М, Мендес-Санчес Н. Методы визуализации для оценки содержания жира в печени при неалкогольной жировой болезни печени. Энн Гепатол . 2008. 7 (3): 212–220.
19. Mennesson N, Дюмортье J, Эрвье V, и другие. Количественная оценка стеатоза печени с помощью магнитно-резонансной томографии: проспективное сравнительное исследование с биопсией печени. J Comput Assist Tomogr . 2009. 33 (5): 672–677.
20. Шахин А.А., Ван А.Ф., Майерс Р.П. FibroTest и FibroScan для прогнозирования фиброза, связанного с гепатитом C: систематический обзор точности диагностических тестов. Am J Gastroenterol . 2007. 102 (11): 2589–2600.
21. Лассайи Г, Caiazzo R, Холлебек А, и другие. Валидация неинвазивных биомаркеров (FibroTest, SteatoTest и NashTest) для прогнозирования повреждения печени у пациентов с патологическим ожирением. Eur J Gastroenterol Hepatol . 2011. 23 (6): 499–506.
22. МакФерсон С, Стюарт С.Ф., Хендерсон Э, Берт А.Д., День CP. Простые неинвазивные системы оценки фиброза могут надежно исключить выраженный фиброз у пациентов с неалкогольной жировой болезнью печени. Кишечник . 2010. 59 (9): 1265–1269.
23. Нобили В, Паркес Дж., Боттаццо Джи, и другие. Характеристики сывороточных маркеров ELF в прогнозировании стадии фиброза при неалкогольной жировой болезни печени у детей. Гастроэнтерология . 2009. 136 (1): 160–167.
24. Рациу В., Массард Дж, Шарлотта Ф, и другие.; Исследовательская группа LIDO; Исследовательская группа CYTOL. Диагностическая ценность биохимических маркеров (FibroTest-FibroSURE) для прогнозирования фиброза печени у пациентов с неалкогольной жировой болезнью печени. БМК Гастроэнтерол . 2006; 6: 6.
25. Calès P, Лене Ф, Бурсье Дж. и другие. Сравнение анализов крови на фиброз печени, специфичный для НАЖБП. J Hepatol . 2009. 50 (1): 165–173.
26. Чен Дж., Талвалкар JA, Инь М, Глейзер К.Дж., Сандерсон СО, Эхман Р.Л. Раннее выявление неалкогольного стеатогепатита у пациентов с неалкогольной жировой болезнью печени с помощью МР-эластографии. Радиология . 2011. 259 (3): 749–756.
27. Брант Е.М., Дженни К.Г., Ди Бишелье А.М., Нойшвандер-Тетри BA, Бэкон BR. Безалкогольный стеатогепатит: предложение по классификации и постановке гистологических поражений. Am J Gastroenterol . 1999. 94 (9): 2467–2474.
28. Paradis V, Бедосса П. Определение и естественная история метаболического стеатоза: гистология и клеточные аспекты. Метаб. Диабета .2008. 34 (6 pt 2): 638–642.
29. Рациу В, Шарлотта Ф, Эуртье А, и другие.; Исследовательская группа LIDO. Вариабельность выборки биопсии печени при неалкогольной жировой болезни печени. Гастроэнтерология . 2005. 128 (7): 1898–1906.
30. Musso G, Гамбино Р, Кассадер М, Пагано Г. Метаанализ рандомизированных исследований по лечению неалкогольной жировой болезни печени. Гепатология .2010. 52 (1): 79–104.
31. Чавес-Тапиа, Северная Каролина, Теллез-Авила FI, Барриентос-Гутьеррес Т, Мендес-Санчес Н, Лизарди-Сервера Дж., Урибе М. Бариатрическая хирургия неалкогольного стеатогепатита у пациентов с ожирением. Кокрановская база данных Syst Rev . 2010; (1): CD007340.
32. Саньял А.Дж., Чаласани Н, Каудли К.В., и другие.; НАШ ЦРН. Пиоглитазон, витамин Е или плацебо при неалкогольном стеатогепатите. N Engl J Med . 2010. 362 (18): 1675–1685.
33. Li W, Чжэн Л., Шэн С, Ченг Х, Цин Л, Цюй С. Систематический обзор лечения пентоксифиллином у пациентов с неалкогольной жировой болезнью печени. Lipids Health Dis . 2011; 10: 49.
34. Лирусси Ф, Аззалини Л, Орандо С, Орландо Р., Анджелико Ф. Антиоксидантные добавки при неалкогольной жировой болезни печени и / или стеатогепатите. Кокрановская база данных Syst Rev . 2007; (1): CD004996.
35. Орландо Р., Аззалини Л, Орандо С, Лирусси Ф. Желчные кислоты при неалкогольной жировой болезни печени и / или стеатогепатите. Кокрановская база данных Syst Rev . 2007; (1): CD005160.
36. Анджелико Ф, Буратин М, Алессандри С, Дель Бен М, Лирусси Ф. Лекарства, улучшающие инсулинорезистентность при неалкогольной жировой болезни печени и / или неалкогольном стеатогепатите. Кокрановская база данных Syst Rev . 2007; (1): CD005166.
37. Лазо М, Hernaez R, Bonekamp S, и другие. Неалкогольная жировая болезнь печени и смертность среди взрослых в США: проспективное когортное исследование. BMJ . 2011; 343: d6891.
Стеатоз | Hepatitis C Trust
Стеатоз (жировая дистрофия печени)
Стеатоз — это накопление жира в печени. Иногда это вызывает воспаление печени.Он также известен как «жирная печень». Только недавно начали понимать значение и связь стеатоза с вирусом гепатита С (ВГС).
У людей с гепатитом С обнаруживаются две различные формы стеатоза. Это метаболический стеатоз и стеатоз, вызванный гепатитом С. Метаболический стеатоз может быть результатом ожирения, повышенного уровня жира в крови (гиперлипидемия), инсулинорезистентности и диабета 2 типа. Это похоже на тип жировой инфильтрации, вызванной чрезмерным употреблением алкоголя, а также обнаруживается при безалкогольной жирной печени (НАСГ).Метаболический стеатоз не вызывается гепатитом С. Однако сочетание этой формы стеатоза и гепатита С может привести к более быстрому прогрессированию рубцевания или фиброза. Вызванный гепатитом С стеатоз — это жировая инфильтрация, которая напрямую вызвана присутствием вируса. Люди с гепатитом С могут иметь обе формы стеатоза одновременно.
Хотя кажется, что все генотипы могут вызывать стеатоз, риск развития стеатоза значительно выше у людей с генотипом 3.Между вирусом генотипа 3 и клетками печени существует сложная реакция, которая не наблюдается у других генотипов. Это подвергает эту группу гораздо более высокому риску развития заболевания. Около 40% людей с гепатитом С страдают стеатозом по сравнению с примерно 14% до 31% населения в целом. Однако от 60% до 80% людей с генотипом 3 имеют умеренный или тяжелый стеатоз.
Обе формы стеатоза увеличивают риск прогрессирования гепатита С. Они также снижают вероятность ответа на лечение гепатита С и, возможно, могут способствовать развитию рака печени (ГЦК) у людей с циррозом.Полезно знать, какой тип стеатоза у вас может быть, чтобы справиться с ним или лучше принять решение, проходить лечение или нет. Хотя прямого лечения стеатоза не существует, регулярные упражнения и диета могут значительно снизить количество жира в печени. Для людей с генотипом 3 противовирусное лечение часто может заметно уменьшить или даже устранить стеатоз, но, похоже, это не относится к другим генотипам.
Метаболический стеатоз
Причины метаболического стеатоза до конца не изучены.До сих пор известно, что это связано с высоким индексом массы тела (показатель ожирения), изменением уровня жира в крови (например, триглицеридов, холестерина), повышенным уровнем глюкозы в крови, инсулинорезистентностью и диабетом 2 типа.
Заболевание вызывает скопление жировых шариков в печени, иногда сопровождающееся воспалением. Также неясно, как именно накопление жира повреждает печень. Было предложено несколько различных теорий возможных механизмов:
• Окислительное повреждение (когда высокореактивные молекулы кислорода, такие как свободные радикалы, образующиеся в результате нормальных химических реакций клеток, взаимодействуют с другими молекулами, повреждая клетки и ткани печени).
• Повышенная восприимчивость к апоптозу (когда иммунная система вызывает гибель определенных клеток, пытаясь защитить остальную часть печени).
• Измененная регенерация клеток печени, в результате чего клетки печени регенерируют в деформированные клетки.
Стеатоз, вызванный гепатитом С
В среднем стеатоз примерно в два с половиной раза чаще встречается у людей с гепатитом С, чем среди населения в целом. Образцы биопсии у людей с гепатитом С со стеатозом, как правило, показывают, что жир накапливается вокруг воротных областей, а не в середине долек печени, как это обычно бывает при неалкогольной жировой болезни печени (НАЖБП).Это говорит о том, что пусковым механизмом является скорее вирус, чем какие-либо другие факторы.
Для людей с генотипом 3 теперь конкретно установлена связь между стеатозом и вирусом. До 80% людей с генотипом 3 имеют стеатоз от умеренного до тяжелого. Похоже, что между основным белком генотипа 3 и клетками печени происходит сложное взаимодействие, ведущее к стеатозу. Это взаимодействие не наблюдается у других генотипов. Также кажется, что тяжесть стеатоза у этих пациентов напрямую связана с их вирусной нагрузкой.Чем выше вирусная нагрузка, тем больше стеатоз. Эта связь не наблюдалась у других генотипов.
Иногда у людей с генотипом 3, которые достигают стойкого вирусологического ответа (УВО) в результате лечения, наблюдается заметное снижение, а иногда и полное исчезновение стеатоза. Если они рецидивируют, стеатоз появляется снова. У людей с другим генотипом не наблюдается улучшения степени стеатоза после успешного лечения.
Симптомы
Многие люди со стеатозом не испытывают никаких симптомов.Симптомы, которые испытывают люди, неспецифичны, и уровень ферментов печени не обязательно повышен. Как и в случае фиброза, окончательный способ диагностики стеатоза — это биопсия печени.
Стеатоз и прогрессирование гепатита С
Пока не ясно, связаны ли метаболический стеатоз или стеатоз, вызванный гепатитом С, с одинаковым уровнем риска увеличения скорости прогрессирования заболевания. Хорошо известно, что существует определенная связь между тяжестью стеатоза и степенью рубцевания печени.Недавние исследования показали, что более высокая степень стеатоза связана с более высокой степенью рубцевания с более быстрым развитием фиброза и цирроза. Известно также, что стеатоз снижает вероятность ответа на лечение гепатита С. Он также может способствовать развитию рака печени (гепатоцеллюлярной карциномы или HCC) у людей с циррозом. Несколько исследований еще не разделили два типа стеатоза при изучении его влияния на прогрессирование фиброза у людей с гепатитом С. Было высказано предположение, но не подтверждено, что, когда люди с генотипом 3 имеют обе формы стеатоза, комбинация может вызвать серьезное улучшение. фиброза.
Лечение стеатоза
В настоящее время лечения стеатоза не существует. Однако есть стратегии, помогающие уменьшить количество жира в печени. Становится очевидным, что диета, упражнения и поддержание здорового веса являются важными стратегиями, помогающими уменьшить и, возможно, устранить стеатоз.
Недавнее исследование показало, что пациенты с гепатитом С, которые соблюдали диету и выполняли программу упражнений в течение трех месяцев, снизили степень стеатоза и, что примечательно, показатель фиброза.


 )
)