Использование жидкостей и фармакологических средств (лекарственных препаратов) для профилактики спаечной болезни (тканевых рубцов) после операций в области таза женщин
Обзор вопроса: В этом систематическом обзоре Кокрейн была проведена оценка вех жидкостей и фармакологических средств, используемых для профилактики образования спаек после гинекологических операций (гели были определены как жидкие средства).
Актуальность: Спайки это внутренняя рубцовая ткань, которая может формироваться в процессе восстановления организма после операции. Их появление также может быть вызвано инфекциями таза и эндометриозом. Спайки склеивают вместе ткани и органы, которые обычно не соприкасаются. Спайки обычно возникают после гинекологических операций, и могут вызывать боль в области таза, бесплодие и закупорку кишечника. Женщинам со спайками может потребоваться дальнейшая более сложная операция, что может привести к дополнительным осложнениям. Жидкости вводят во время операции в полость малого таза (в котором находятся все женские репродуктивные органы), и это предотвращает физический контакт заживающих тканей.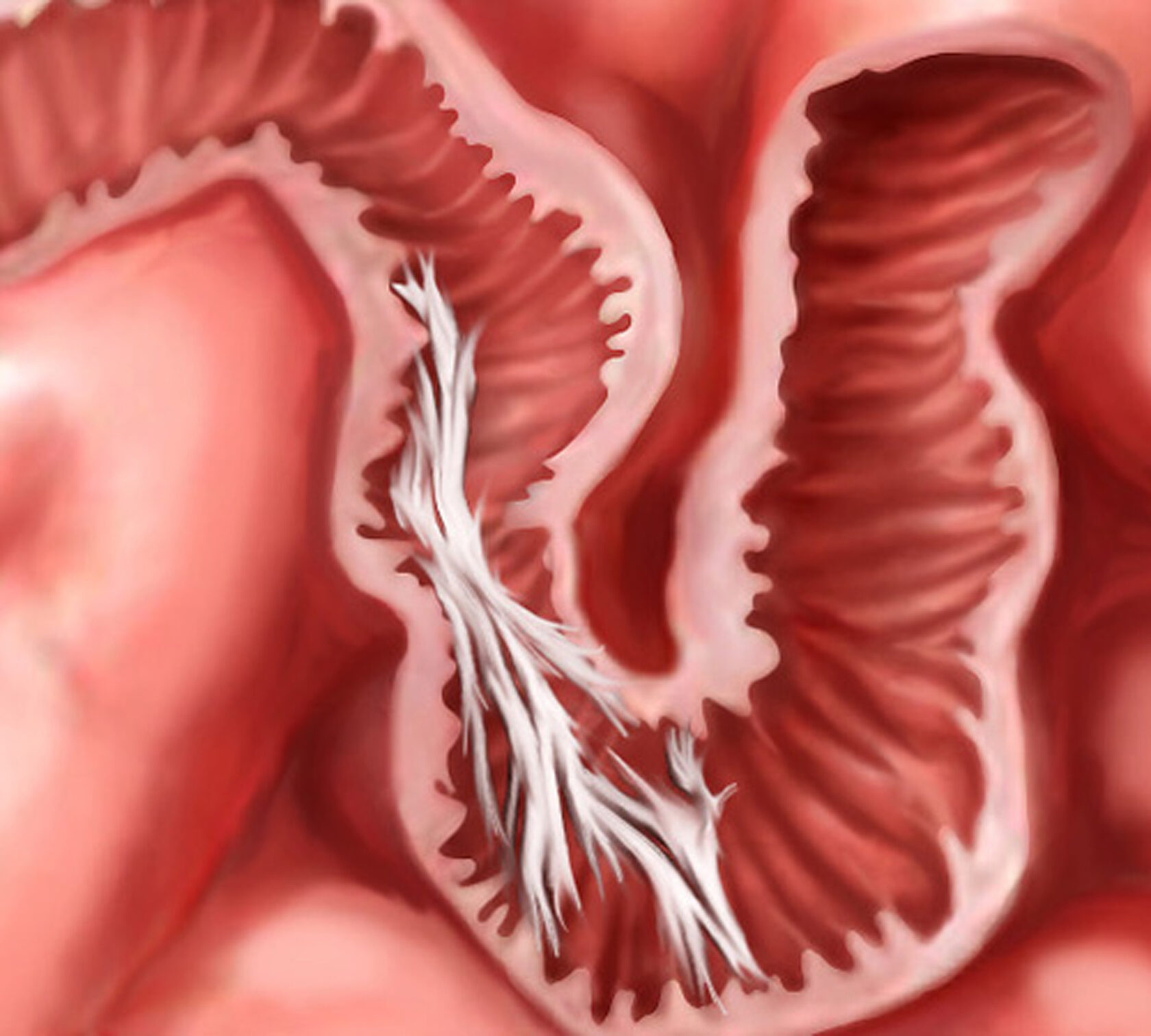
Характеристики исследований В этот обзор мы включили 29 рандомизированных контролируемых испытаний (3227 участников). Результаты 18 испытаний из них были объединены (2740 участников). Результаты оставшихся 11 исследований не могли быть использованы в мета-анализе, потому что исследователи не применяли метод измерения спаек, который позволил бы объединить их результаты с другими данными, или потому, что в них не сообщалось важной статистической информации. Мы провели последний поиск доказательств по апрель 2014 года.
Основные результаты:
Только в одном исследовании провели оценку боли в области таза, и не было представлено доказательств того, что существует разница между средствами для предотвращения спаек.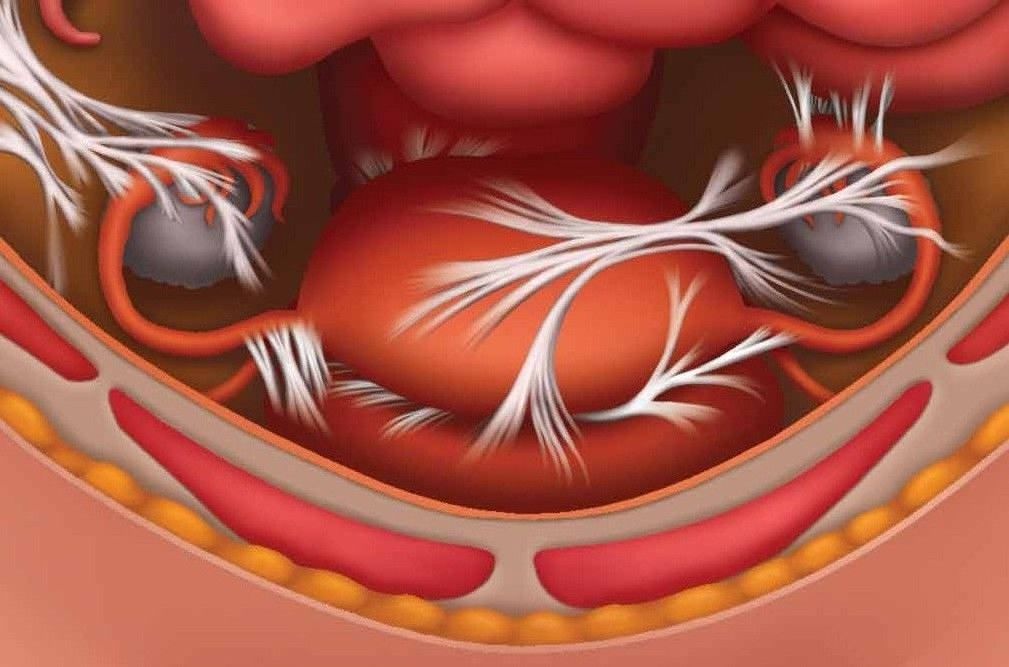 Не существует доказательств, что какое-либо из исследованных средств повлияло на частоту живорождения. Если говорить о спайках, то, у участниц, которым применяли жидкие средства во время операции, вероятность образования спаек была меньше, чем у участниц, которые не получили жидкого средства. Когда жидкости и гели сравнивали друг с другом, гели оказались лучше, чем жидкости. Не получено убедительных доказательств существенного влияния фармакологических средств на образование спек. Ни в одном исследовании не рассматривали различия в качестве жизни. Все исследования, за исключением одного, показали, что исследователи планировали провести оценку неблагоприятных исходов, связанных с лекарствами, однако о неблагоприятных эффектах не сообщали.
Не существует доказательств, что какое-либо из исследованных средств повлияло на частоту живорождения. Если говорить о спайках, то, у участниц, которым применяли жидкие средства во время операции, вероятность образования спаек была меньше, чем у участниц, которые не получили жидкого средства. Когда жидкости и гели сравнивали друг с другом, гели оказались лучше, чем жидкости. Не получено убедительных доказательств существенного влияния фармакологических средств на образование спек. Ни в одном исследовании не рассматривали различия в качестве жизни. Все исследования, за исключением одного, показали, что исследователи планировали провести оценку неблагоприятных исходов, связанных с лекарствами, однако о неблагоприятных эффектах не сообщали.Результаты использования гелей показывают, что у женщин с 77% -ным риском развития спаек без лечения с помощью геля, риск развития спаек после использования геля будет составлять от 26% до 65%. У женщин с 83% -ным риском обострения спаек после отсутствия лечения при первой операции вероятность улучшения состояния после использования геля составит от 16% до 73%. Аналогичным образом для гидрофлотационных жидкостей — у женщин с 84% -ной вероятностью развития спаек без лечения, риск развития спаек при использовании гидрофлотационных жидкостей будет составлять от 53% до 73%.
Аналогичным образом для гидрофлотационных жидкостей — у женщин с 84% -ной вероятностью развития спаек без лечения, риск развития спаек при использовании гидрофлотационных жидкостей будет составлять от 53% до 73%.
Жидкие средства и гели эффективны для уменьшении спаек, однако требуется дополнительная информация, чтобы определить, влияют ли они на боли в области таза, частоту живорождения, качество жизни и долгосрочные осложнения, такие как кишечная непроходимость. Кроме того, следует провести обширные исследования высокого качества, в которых исследователи использовали бы стандартный способ измерения спаек, разработанный Американским обществом репродуктивной медицины (модифицированный счет AFS).
Качество доказательств: Качество доказательств варьировало от низкого до высокого. Основными причинами снижения качества доказательств были неточность (малые размеры выборки и широкие доверительные интервалы), и плохое представление методов исследования.
лучшие методы реабилитации после операции
Цветной бульвар
Москва, Самотечная, 5
круглосуточно
Преображенская площадь
 Черкизовская, 5
Черкизовская, 5Ежедневно
c 09:00 до 21:00
Выходной:
1 января 2020
Бульвар Дмитрия Донского
Москва, Грина, 28 корпус 1
Ежедневно
c 09:00 до 21:00
Мичуринский проспект
Москва, Большая Очаковская, 3
Ежедневно
c 09:00 до 21:00
СПАЙКИ после ОПЕРАЦИИ.

Ограничение сгибания и разгибания (контрактура) в колене после артроскопической операции достаточно распространенное явление.
Это естественный процесс и наблюдается у всех пациентов из-за физиологических процессов отека, асептического воспаления, спазма мышц.
Если вовремя начать процесс разработки объема движения, то, в большинстве случаев, спайки после операции не страшны.
По общемировым стандартам, к двум месяцам после операции необходимо иметь полный объем движения в коленном суставе.
Но‼️Существуют причины, существенно тормозящие процесс восстановления объема движения в колене:
— наличие ограничения объема движения до операции (самая частая причина)
— повреждение внутренней боковой связки коленного сустава (срастается с ограничением объема движения)
— ограничение нагрузки на оперированную ногу (при операциях на хряще, при остеосинтезе)
— иммобилизация в гипсовой лонгете или туторе до операции или после
— ревизионная операция.
Особенно опасен дефицит разгибания, так как при ходьбе на согнутом колене на пателлофеморальное сочленение приходится большая нагрузка, страдает хрящ и может стартовать артроз.
Если все-таки сформировалась стойкая контрактура и не пациенту помогает разработка объема движения с помощью мануальных техник, остается — операция редрессации сустава (иссечения спаек).
Сразу после нее, необходимо настойчиво и часто в день разрабатывать объем движения в коленном суставе под контролем врача реабилитолога. 📌Сохраните в закладках и пусть не пригодится!).
Миленин Олег Николаевич
Врач травматолог-ортопед
☎️ Запись на прием +7(495)740-66-88
🌏 www.milenin.ru
#миленин #спайки
#травмаколена #травмаплеча #травмасустава #артроскопия #травматолог #травматология #ортопедия #операциянаколено #врачтравматолог #операциянаплечо #пкс #мениск #плечо #колено #разрывсвязок #разрывпкс #пластикапкс #разрывмениска #лечениеплеча #лечениеколена #спортивнаятравма #спортивнаямедицина #вывихплеча
Современные методы коррекции тазового дна | Центр Эндохирургичеких технологий
В России пролапс внутренних половых органов у женщин занимает от 28% до 39,8% в структуре всех гинекологических заболеваний, включая женщин репродуктивного возраста.
Среди женщин репродуктивного возраста частота пролапса составляет 15-30%, а у женщин после 50 лет 40%
Факторы риска возникновения пролапса тазовых органов:
- Возраст
- Тяжелый физический труд (происходит резкое повышение внутрибрюшного давления, «выталкивающего» матку наружу)
- Ожирение (женщины с ИМТ более 26кг/м2 с большей вероятностью будут подвержены хирургическому лечению)
- Беременность и роды (риск пролапса повышен у рожавших женщин и степень его напрямую связана с количеством родов.) Послеоперационные спайки влагалища и вульвы
- Осложненное течение беременности и родов, в том числе хирургические пособия в родах, разрывы промежности, роды крупным плодом
- Гистерэктомия (удаление матки)
- Дефект соединительной ткани, из которой состоят связки, поддерживающие тазовые органы (заболевания соединительной ткани, такие как синдром Морфана и др.) Старый разрыв влагалища
Дисфункция тазового дна:
Несостоятельность тазового дна – это клинико-анатомический симптомокомплекс, заключающийся в недостаточном участии промежности в замыкании влагалища и обеспечение его нормального биоценоза; оптимальном положении внутренних половых органов; половой жизни и биомеханизме родов.
Миниинвазивные методы лечения:
Миниинвазивная перинеопластика – разработанная методика, основанная на анатомо-физиологических особенностях промежности при опущениях и выпадениях половых органов, направлена на укрепление мышц поверхностного и среднего этажей. Самостоятельно данная методика выполняется при начальных признаках несостоятельности мышц тазового дна у молодых женщин, а также в качестве профилактики. Данную методику выполняют с использованием филлеров на основе гиалуроновой кислоты и нитевого лифтинга промежности с использованием мононитей с насечками.
Нитевой лифтинг промежности:
- Вагинальное сужение создается с помощью специальной нити с насечками, идущей в двух направлениях в мышцах промежности
- Малоинвазивный хирургический эффект создается благодаря оригинальной структуре и прочности нити, мгновенный видимый эстетический эффект
- Долгосрочный косметический эффект развивается благодаря усиленному инициированию фиброзной реакции окружающей ткани нитями с насечками, которая приводит к образованию так называемого «вторичного вектора тяги», который остается даже после полного рассасывания нити.

Преимущества миниинвазивной методики с использованием мононити:
- Эстетическое и функциональное улучшение
- Профилактика пролапса гениталий
- Быстрый восстановительный период
- Не требует в последующем родоразрешения путем операции Кесарево сечения
Показания:
- Деформация промежности
- Зияние половой щели и как следствие увеличение частоты бактериальных вагинозов
- Дискомфорт при половой жизни
- Снижение сексуальной удовлетворенности
- Профитактика опущения женских половых органов и восстановление тонуса мышц промежности у женщин переменопаузального периода.
В послеоперационном периоде специальной реабилитации не требуется.
% PDF-1.7
%
592 0 объект
>
эндобдж
xref
592 131
0000000016 00000 н.
0000003614 00000 н.
0000003842 00000 н.
0000003884 00000 н.
0000003920 00000 н.
0000004314 00000 н.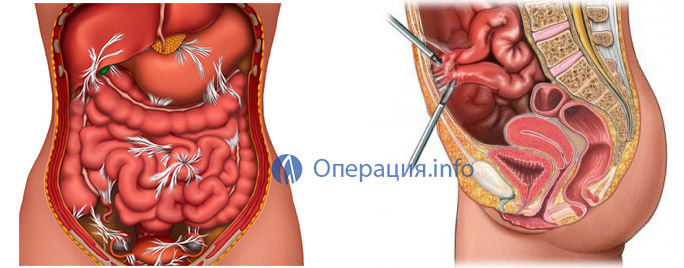 0000004422 00000 н.
0000004529 00000 н.
0000004643 00000 п.
0000004757 00000 н.
0000004868 00000 н.
0000004983 00000 н.
0000005098 00000 н.
0000005213 00000 п.
0000005327 00000 н.
0000005442 00000 н.
0000005553 00000 н.
0000005658 00000 н.
0000005763 00000 н.
0000005871 00000 н.
0000005951 00000 п.
0000006031 00000 н.
0000006112 00000 н.
0000006192 00000 н.
0000006271 00000 н.
0000006349 00000 п.
0000006428 00000 н.
0000006508 00000 н.
0000006588 00000 н.
0000006666 00000 н.
0000006745 00000 н.
0000006824 00000 н.
0000006904 00000 н.
0000006984 00000 н.
0000007064 00000 н.
0000007142 00000 н.
0000007221 00000 н.
0000007300 00000 н.
0000007379 00000 н.
0000007458 00000 н.
0000007537 00000 н.
0000007615 00000 н.
0000007693 00000 п.
0000007773 00000 н.
0000007854 00000 п.
0000007935 00000 п.
0000008015 00000 н.
0000008095 00000 н.
0000008175 00000 н.
0000008255 00000 н.
0000008381 00000 п.
0000008415 00000 н.
0000008487 00000 н.
0000008620 00000 н.
0000004422 00000 н.
0000004529 00000 н.
0000004643 00000 п.
0000004757 00000 н.
0000004868 00000 н.
0000004983 00000 н.
0000005098 00000 н.
0000005213 00000 п.
0000005327 00000 н.
0000005442 00000 н.
0000005553 00000 н.
0000005658 00000 н.
0000005763 00000 н.
0000005871 00000 н.
0000005951 00000 п.
0000006031 00000 н.
0000006112 00000 н.
0000006192 00000 н.
0000006271 00000 н.
0000006349 00000 п.
0000006428 00000 н.
0000006508 00000 н.
0000006588 00000 н.
0000006666 00000 н.
0000006745 00000 н.
0000006824 00000 н.
0000006904 00000 н.
0000006984 00000 н.
0000007064 00000 н.
0000007142 00000 н.
0000007221 00000 н.
0000007300 00000 н.
0000007379 00000 н.
0000007458 00000 н.
0000007537 00000 н.
0000007615 00000 н.
0000007693 00000 п.
0000007773 00000 н.
0000007854 00000 п.
0000007935 00000 п.
0000008015 00000 н.
0000008095 00000 н.
0000008175 00000 н.
0000008255 00000 н.
0000008381 00000 п.
0000008415 00000 н.
0000008487 00000 н.
0000008620 00000 н.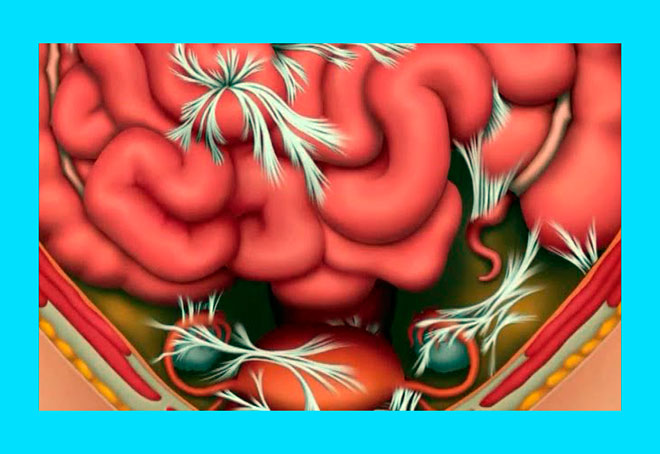
 0000051042 00000 п.
0000051171 00000 п.
0000065149 00000 п.
0000065188 00000 п.
0000065265 00000 п.
0000065384 00000 п.
0000065503 00000 п.
0000065557 00000 п.
0000065639 00000 п.
0000065758 00000 п.
0000065816 00000 п.
0000066058 00000 п.
0000066163 00000 п.
0000066264 00000 п.
0000066390 00000 н.
0000066506 00000 п.
0000066614 00000 п.
0000066805 00000 п.
0000066922 00000 п.
0000067055 00000 п.
0000067252 00000 п.
0000067355 00000 п.
0000067478 00000 п.
0000067596 00000 п.
0000067790 00000 н.
0000067918 00000 п.
0000068058 00000 п.
0000068200 00000 н.
0000002916 00000 н.
трейлер
] >>
startxref
0
%% EOF
722 0 объект
> поток
xb«g«`PZ Ā
0000051042 00000 п.
0000051171 00000 п.
0000065149 00000 п.
0000065188 00000 п.
0000065265 00000 п.
0000065384 00000 п.
0000065503 00000 п.
0000065557 00000 п.
0000065639 00000 п.
0000065758 00000 п.
0000065816 00000 п.
0000066058 00000 п.
0000066163 00000 п.
0000066264 00000 п.
0000066390 00000 н.
0000066506 00000 п.
0000066614 00000 п.
0000066805 00000 п.
0000066922 00000 п.
0000067055 00000 п.
0000067252 00000 п.
0000067355 00000 п.
0000067478 00000 п.
0000067596 00000 п.
0000067790 00000 н.
0000067918 00000 п.
0000068058 00000 п.
0000068200 00000 н.
0000002916 00000 н.
трейлер
] >>
startxref
0
%% EOF
722 0 объект
> поток
xb«g«`PZ ĀИнородный материал в послеоперационных спаечных процессах: Анналы хирургии
Цель
Авторами определена распространенность гранулем инородного тела в спайках брюшной полости у пациентов, перенесших абдоминальные операции в анамнезе.
Пациенты и методы
В поперечном, многоцентровом, многонациональном исследовании во время операции были обследованы взрослые пациенты, перенесшие одну или несколько операций на брюшной полости в анамнезе и которым была назначена лапаротомия в период с 1991 по 1993 год. Для исследования были выбраны пациенты, у которых были спайки. Были оценены количество, распределение и качество спаек, и образцы адгезии были взяты для гистологического исследования.
Для исследования были выбраны пациенты, у которых были спайки. Были оценены количество, распределение и качество спаек, и образцы адгезии были взяты для гистологического исследования.
Результаты
У 448 обследованных пациентов спайки чаще всего прикреплялись к сальнику (68%) и тонкой кишке (67%).Количество спаек было значительно меньше у пациентов, у которых в анамнезе была только одна небольшая операция или одна большая операция, по сравнению с пациентами с несколькими лапаротомиями (p <0,001). Значительно больше спаек было обнаружено у пациентов с спайками в анамнезе при предыдущей лапаротомии (p <0,001), с наличием абсцесса брюшной полости, гематомы и кишечной утечки в качестве осложнений после предыдущей операции (p = 0,01, p = 0,002 и p <0,001). соответственно), так и с неоперированным воспалительным процессом в анамнезе (p = 0.04).
Гранулемы обнаружены у 26% всех пациентов. Шовные гранулемы обнаружены у 25% пациентов. Гранулемы крахмала присутствовали у 5% прооперированных пациентов, хирурги которых носили крахмалосодержащие перчатки. При наличии шовных гранулем средний интервал между настоящей и последней предыдущей лапаротомией составлял 13 месяцев. При отсутствии шовных гранулем этот интервал был значительно больше — , т. Е. 30 месяцев (p = 0,002). Процент пациентов с шовными гранулемами постепенно снижался с 37%, если предыдущая лапаротомия была произведена за 6 месяцев до настоящей операции, до 18%, если предыдущая лапаротомия была произведена более 2 лет назад (p <0.001).
При наличии шовных гранулем средний интервал между настоящей и последней предыдущей лапаротомией составлял 13 месяцев. При отсутствии шовных гранулем этот интервал был значительно больше — , т. Е. 30 месяцев (p = 0,002). Процент пациентов с шовными гранулемами постепенно снижался с 37%, если предыдущая лапаротомия была произведена за 6 месяцев до настоящей операции, до 18%, если предыдущая лапаротомия была произведена более 2 лет назад (p <0.001).
Выводы
Число спаек, обнаруженных при лапаротомии, было значительно больше у пациентов с множественными лапаротомиями в анамнезе, неоперированным воспалительным заболеванием внутри брюшной полости и предшествующими послеоперационными внутрибрюшными осложнениями, а также когда спайки уже присутствовали при предыдущей лапаротомии. В недавних спаечных процессах шовные гранулемы встречались в большом проценте. Это говорит о том, что присутствие инородного материала в брюшной полости является важной причиной образования спаек. Следовательно, следует свести к минимуму внутрибрюшное заражение инородным материалом.
Следовательно, следует свести к минимуму внутрибрюшное заражение инородным материалом.
Кишечная непроходимость, вторичная по отношению к образованию спаек после операции в абдоминальной хирургии. Обзор литературы
Определение75% причин кишечной непроходимости, а также хронической тазовой боли и бесплодия у женщин, перенесших абдоминальные операции, составляют приверженность лечению. По оценкам, в США ежегодно более 300 000 пациентов оперируются для лечения непроходимости тонкой кишки, вызванной приверженностью.Это приводит к нетрудоспособности и увеличению числа госпитализаций, связанных с этой проблемой, у пациентов, получающих лечение в качестве первой меры.
Несколько агентов использовались для предотвращения приверженности, включая противовоспалительные агенты, антибиотики, биохимические агенты и физические барьеры; К сожалению, ни один из этих методов не помог предотвратить послеоперационные нарушения.
Внутрибрюшинное прилегание определяется как любые врожденные или посттравматические рубцы, возникающие между двумя соседними перитонеальными поверхностями, которые обычно разделены.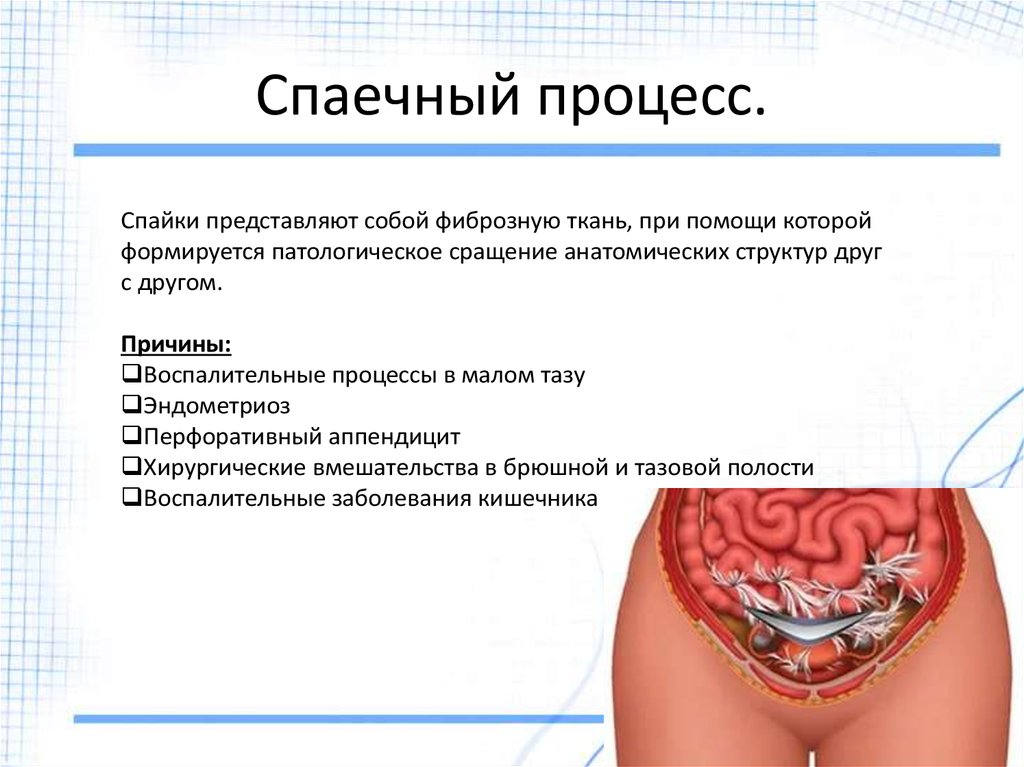 После хирургических вмешательств, которые вызывают травму брюшины, ткань из аномального рубца может развиваться между обычно свободными поверхностями брюшины, что приводит к формированию определенных спаек.1
После хирургических вмешательств, которые вызывают травму брюшины, ткань из аномального рубца может развиваться между обычно свободными поверхностями брюшины, что приводит к формированию определенных спаек.1
Частота образования спаек после абдоминальной брюшной хирургии затруднена оценить, из-за отсутствия исследований высокого уровня в этой области.
Частота послеоперационной приверженности после хирургического вмешательства на верхних отделах брюшной полостиПо имеющимся данным, после лапаротомии при хирургических вмешательствах на верхних отделах брюшной полости у взрослых развиваются перитонеальные спайки в 93–100% случаев.2,3 Лапароскопический доступ, по-видимому, снижает риск на 45% .4 Частота повторного хирургического вмешательства при симптомах, связанных с спаечным процессом, варьируется в зависимости от времени первоначальной процедуры, но во всех случаях остается ниже 10% у взрослых пациентов между 6,4 и 10 % .5–8
Большой сальник является наиболее часто участвующим органом в формировании адгезии. 2
2
После открытой операции на нижней части брюшной полости у 67–93% пациентов развилась приверженность, 9, но только 5–18% из этих случаев были симптоматическими (кишечная непроходимость).Частота осложнений зависит от типа операции и продолжительности послеоперационного наблюдения.
Частота осложнений напрямую связана с соблюдением режима лечения, что приводит к одной или нескольким госпитализациям, и в среднем составляет 3,8% (таблица 1) .2,4,6–16
Наиболее частое место развития приверженности находится между большими сальник и закрытие средней линии, но эти точки прикрепления редко вызывают кишечную непроходимость.1 Факторы риска развития приверженности включают количество вмешательств, перитонит в анамнезе и возраст до 60 лет.15
Что касается лапароскопической хирургии, то в этом контексте нет доступных доказательств высокого уровня. Частота приверженности, требующей повторного вмешательства после лапароскопической операции на нижнем отделе брюшной полости, была оценена у 2% пациентов после доброкачественной колоректальной хирургии, у 2,8% пациентов после ректальной операции со злокачественным процессом и у 0,76% пациентов после аппендэктомия. 17–21 Долгосрочная частота спаек, связанных с послеоперационной обструкцией, была измерена в двух проспективных рандомизированных исследованиях для сравнения лапароскопии илапаротомия при колоректальной хирургии. Эти исследования показали статистически значимую разницу в частоте послеоперационной обструкции: 5,1% против 6,5% в исследовании Schölin et al .21, 2,5% против 3,1% в исследовании Taylor et al .22. группа пациентов, которым потребовался перевод с лапароскопии на лапаротомию (6%).
17–21 Долгосрочная частота спаек, связанных с послеоперационной обструкцией, была измерена в двух проспективных рандомизированных исследованиях для сравнения лапароскопии илапаротомия при колоректальной хирургии. Эти исследования показали статистически значимую разницу в частоте послеоперационной обструкции: 5,1% против 6,5% в исследовании Schölin et al .21, 2,5% против 3,1% в исследовании Taylor et al .22. группа пациентов, которым потребовался перевод с лапароскопии на лапаротомию (6%).
Восстановление ткани брюшины — сложный процесс, в котором участвуют различные типы клеток, цитокины, факторы свертывания крови и протеазы, которые действуют вместе для восстановления целостности ткани.23 Сложное взаимодействие биохимических процессов, участвующих в восстановлении тканей, таких как воспаление и ангиогенез, контролирует процесс формирования адгезии, а также другие факторы, такие как потеря существующего сурфактанта в брюшной полости между петлями кишечника. 24
широко признано, что фибринолитическая система играет ключевую роль в послеоперационном заживлении брюшины. Сразу после хирургической травмы брюшины возникает кровотечение и развивается повышение проницаемости сосудов с экстравазацией жидкости, богатой фибриногеном.24,25 Почти одновременно возникает воспалительная реакция с миграцией воспалительных клеток, высвобождением цитокинов и активацией каскада коагуляции. Активация системы свертывания крови приводит к образованию тромбина, который необходим для превращения фибриногена в фибрин.23,26
Сразу после хирургической травмы брюшины возникает кровотечение и развивается повышение проницаемости сосудов с экстравазацией жидкости, богатой фибриногеном.24,25 Почти одновременно возникает воспалительная реакция с миграцией воспалительных клеток, высвобождением цитокинов и активацией каскада коагуляции. Активация системы свертывания крови приводит к образованию тромбина, который необходим для превращения фибриногена в фибрин.23,26
Медиаторы воспаления также могут играть центральную роль в формировании адгезии. Имеются экспериментальные данные, показывающие, что определенные медиаторы, такие как трансформирующий фактор роста B и интерлейкины, уменьшают фибринолитическую способность брюшины и увеличивают образование спаек.27
Фибрин восстанавливает поврежденные ткани, и после образования он откладывается вдоль поверхностей брюшины. Фибрин — это липкое вещество, которое вызывает слияние органов или поврежденных серозных поверхностей.28 В нормальных условиях образование фибринового матрикса во время процесса заживления раны носит временный характер, и локальное разрушение этих слабых адгезий фибринозы протеазами высвобождение фибринолитической системой происходит в течение 72 часов после возникновения травмы (рис. 1). Таким образом, процесс фибринолиза не ограничивается деградацией внутрисосудистых тромбов; он также играет центральную роль в ремоделировании и восстановлении тканей.23 Фибринолиз позволяет мезотелиальным клеткам размножаться и восстанавливать перитонеальные дефекты в течение 4–5 дней, предотвращая постоянную фиксацию прилегающих поверхностей.29 Адекватный кровоток имеет решающее значение для фибринолиза и Повреждение брюшины приводит к ишемии, что также препятствует фибринолизу. Если это не происходит в течение 5-7 дней после повреждения брюшины или если местная фибринолитическая активность снижается, фибриновый матрикс сохраняется.23 В этом случае временный фибриновый матрикс постепенно становится более организованным, поскольку секретирующие коллаген фибробласты и другие репаративные клетки проникают в матрицу. 28 Организация, основанная на фибрине, требует времени, и их превращение в зрелые фиброзные сцепления позволяет им сохраняться.
1). Таким образом, процесс фибринолиза не ограничивается деградацией внутрисосудистых тромбов; он также играет центральную роль в ремоделировании и восстановлении тканей.23 Фибринолиз позволяет мезотелиальным клеткам размножаться и восстанавливать перитонеальные дефекты в течение 4–5 дней, предотвращая постоянную фиксацию прилегающих поверхностей.29 Адекватный кровоток имеет решающее значение для фибринолиза и Повреждение брюшины приводит к ишемии, что также препятствует фибринолизу. Если это не происходит в течение 5-7 дней после повреждения брюшины или если местная фибринолитическая активность снижается, фибриновый матрикс сохраняется.23 В этом случае временный фибриновый матрикс постепенно становится более организованным, поскольку секретирующие коллаген фибробласты и другие репаративные клетки проникают в матрицу. 28 Организация, основанная на фибрине, требует времени, и их превращение в зрелые фиброзные сцепления позволяет им сохраняться.
Каждая стратегия профилактики должна быть безопасной, эффективной, практичной и прибыльной. Комбинация стратегий профилактики может быть более эффективной, но уровень знаний по этому вопросу довольно ограничен.
Комбинация стратегий профилактики может быть более эффективной, но уровень знаний по этому вопросу довольно ограничен.
Во-первых, следует рассмотреть возможность лапаротомии по сравнению с лапароскопией. Считается, что лапароскопия уменьшает образование спаек из-за уменьшения травмы брюшины. Было проведено два проспективных рандомизированных исследования послеоперационной обструкции для сравнения лапароскопии и лапаротомии в отношении колоректальной хирургии.30 Оба исследования не показали различий в частоте послеоперационной обструкции. В исследовании Taylor et al. 22, где наблюдались участники исследования CLASICC, самая высокая частота обструкции наблюдалась у тех субъектов, которым требовалась конверсия.
Другие технические соображения, помимо хирургического подхода, относятся к обращению с мягкими тканями, хорошему гемостазу и подавлению закрытия брюшины. В гинекологической литературе есть два рандомизированных исследования, которые подтверждают это30 и избегают использования хирургических перчаток с тальком. 31
31
Основная идея, вытекающая из гидрофлотации, заключается в разделении поверхностей брюшины на начальном этапе заживления, чтобы предотвратить образование опухоли. приверженность. Растворы кристаллоидов, такие как лактат Рингера, были введены в брюшную полость с надеждой на получение этого преимущества.
Фактически, эти растворы абсорбируются в течение 24 часов, и, вероятно, из-за такой короткой продолжительности не было доказано, что они уменьшают спаек; напротив, ранее было показано, что солевые растворы изначально вызывают тяжелый воспалительный процесс с увеличением количества полиморфонуклеаров. 22,31
Инстилляция химических соединений В настоящее время икодекстрин 4% (Адепт) является единственным химическим продуктом, одобренным для этого показания. Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA). Один литр раствора закапывается и остается в брюшной полости после завершения операции с целью отделения поврежденных поверхностей брюшины от других структур в начальный послеоперационный период, когда может произойти образование спаек. В гинекологическом исследовании с участием 402 пациентов, рандомизированных во время лапароскопической операции, применялись инстилляции лактатного раствора Адепта или Рингера. При второй лапароскопии, проведенной через 4–8 недель, было выявлено меньшее количество приверженцев, а фертильность оказалась значительно лучше в группе Адепта.
В гинекологическом исследовании с участием 402 пациентов, рандомизированных во время лапароскопической операции, применялись инстилляции лактатного раствора Адепта или Рингера. При второй лапароскопии, проведенной через 4–8 недель, было выявлено меньшее количество приверженцев, а фертильность оказалась значительно лучше в группе Адепта.
Контролируемое рандомизированное исследование было недавно проведено с участием 180 пациентов, перенесших лапаротомию из-за кишечной непроходимости, и за ними наблюдали, чтобы определить, может ли использование Адепта снизить частоту, объем и тяжесть спаек.Как ни странно, частота непроходимости тонкой кишки была ниже в группе Адепта, но не было никакой разницы в отношении необходимости лапаротомии, вызванной непроходимостью тонкой кишки, со средним периодом наблюдения 3,5 года. Кроме того, не было существенной разницы в степени приверженности 32
Другим предложенным агентом был гиалуронат железа 0,5% (Интергель). Было разработано контролируемое рандомизированное исследование для изучения колоректальной патологии и ее развития, а размер выборки оценивался в 200 случаев. Позднее было добавлено 32 пациента, и исследование было прекращено из-за послеоперационных осложнений, связанных с более высокой частотой послеоперационной подвздошной кишки и несостоятельности анастомоза в группе Интергеля22. В настоящее время он не доступен для использования на рынке США для колоректальных процедур.32
Позднее было добавлено 32 пациента, и исследование было прекращено из-за послеоперационных осложнений, связанных с более высокой частотой послеоперационной подвздошной кишки и несостоятельности анастомоза в группе Интергеля22. В настоящее время он не доступен для использования на рынке США для колоректальных процедур.32
SprayGel — это распыляемый гель, который сохраняется 5–7 дней, а затем абсорбируется. Это более вязкий раствор по сравнению с Адептом, целью которого является обеспечение улучшенного барьера для формирования адгезии. Было проведено небольшое рандомизированное исследование с закрытием петлевой илеостомы.SprayGel сравнивали с группой, в которой отсутствовал какой-либо антиадгезионный барьер. Исследователи пришли к выводу, что соблюдение режима лечения и время операции были значительно сокращены с использованием SprayGel. Другое рандомизированное исследование с участием 66 человек было проведено группой гинекологов, которые сравнили формирование приверженности с повторной оценочной лапароскопией после открытой или лапароскопической миомэктомии матки с использованием SprayGel в группе вмешательства. Это исследование также показало более низкий индекс приверженности. Несмотря на эти и другие исследования, показывающие определенную эффективность, SprayGel был снят с продажи из-за позднего начала послеоперационной боли и реакции на инородное тело.В настоящее время не существует других гелей для предотвращения адгезии.33
Это исследование также показало более низкий индекс приверженности. Несмотря на эти и другие исследования, показывающие определенную эффективность, SprayGel был снят с продажи из-за позднего начала послеоперационной боли и реакции на инородное тело.В настоящее время не существует других гелей для предотвращения адгезии.33
Наиболее часто используемые механические барьеры — это пленки гиалуроновой кислоты в карбоксиметилцеллюлозном каркасе (Seprafilm; Genzyme Corporation, Кембридж, Массачусетс, США), окисленная целлюлоза (Interceed; Ethicon Division by Johnson & Johnson, Арлингтон, Техас, США) и неабсорбируемых сеток, основным преимуществом которых является создание фиксированного барьера известной продолжительности, а недостатком является то, что он эффективен только при наложении.В случае лапароскопического лечения такой барьер, как Seprafilm, также может быть технически трудно применить, и в настоящее время Seprafilm не имеет показаний FDA для использования в лапароскопических процедурах. 34
34
В лаборатории окислительного стресса в Escuela Superior de Medicina, Instituto Politécnico Nacional , исследование было проведено с 32 крысами, которым были применены несколько из этих агентов, и было проведено сравнение с раствором ClO2, который, как было доказано, ингибирует образование прилипаний; это вещество — хорошо известное сильнодействующее антисептическое средство.Целью этого исследования было оценить эффективность ClO2 в снижении, предотвращении и безвредности формирования послеоперационной приверженности и сравнить его с другими антиадгезионными агентами, одобренными FDA и широко распространенными на рынке. В группе ClO2 индекс приверженности и количество приверженцев были ниже по сравнению с контрольной группой (p
0,05). Ни в группах Guardix, ни в Inteceed не было обнаружено каких-либо изменений в количестве или индексе приверженности по сравнению с контролем.Гистологический анализ показал сходные изменения фибробластов, капилляров, периферического фиброза и базофилов во всех группах. Это исследование продемонстрировало, что ClO2 является безопасным веществом, которое в адекватных концентрациях предотвращает прилипание и, следовательно, в некоторой степени позволяет избежать появления симптомов кишечной непроходимости, требующих хирургического вмешательства, которые при наличии менее сильны и легко снимаются. линии закрытия ран, рассматриваемые слои — фасция, подкожно-жировая клетчатка и кожа.Было проведено множество исследований с учетом оптимального закрытия фасции при лапаротомии. Пять системных обзоров и 14 испытаний были оценены в обзоре литературы в 2010 году35. В основном, основываясь на результатах почти 8000 пациентов, оптимальное закрытие — это непрерывно действующая техника с медленным рассасыванием шовного материала, хотя результаты не были окончательными в экстренных ситуациях.
Это исследование продемонстрировало, что ClO2 является безопасным веществом, которое в адекватных концентрациях предотвращает прилипание и, следовательно, в некоторой степени позволяет избежать появления симптомов кишечной непроходимости, требующих хирургического вмешательства, которые при наличии менее сильны и легко снимаются. линии закрытия ран, рассматриваемые слои — фасция, подкожно-жировая клетчатка и кожа.Было проведено множество исследований с учетом оптимального закрытия фасции при лапаротомии. Пять системных обзоров и 14 испытаний были оценены в обзоре литературы в 2010 году35. В основном, основываясь на результатах почти 8000 пациентов, оптимальное закрытие — это непрерывно действующая техника с медленным рассасыванием шовного материала, хотя результаты не были окончательными в экстренных ситуациях. Интересное исследование поставило под сомнение меру ширины 1 см для обычных швов, наложенных на фасцию.Миллборн и др. [35] проанализировали 737 субъектов в группе с ушиванием раны и наложением швов на фасцию не менее 10 мм или в группе с закрытием швов на расстоянии 5–8 мм от границы фасции (с использованием швов PDS). Исследование выявило значительно меньшую частоту инфицирования операционного поля (5,2% против 10,2%) и частоту послеоперационных грыж (5,6 против 18%) в группе с меньшим количеством швов36–38
Исследование выявило значительно меньшую частоту инфицирования операционного поля (5,2% против 10,2%) и частоту послеоперационных грыж (5,6 против 18%) в группе с меньшим количеством швов36–38
Что касается подкожного слоя, закрытие обычно рассматривается у пациентов с ожирением.Cardosi et al.39 произвольно проанализировали 225 пациентов с вертикальной жировой тканью 3 см и более в средней линии ран в трех группах: аппроксимация фасции Кампера, закрытый отсасывающий дренаж или отсутствие вмешательства (контрольная группа). Разницы в раневых осложнениях не обнаружено. В другом контролируемом рандомизированном исследовании, разработанном Paral et al., 40 415 пациентов были случайным образом распределены в группу наложения подкожно-клеточного шва или группу без вмешательства. Никаких различий в отношении инфекционных или неинфекционных осложнений не наблюдалось.В целом кажется, что дополнительное время, затрачиваемое на ушивание подкожно-жировой клетчатки, не приводит к лучшим результатам.
Закрытие кожи скобами, в основном из-за более низкой скорости инфицирования и более быстрого закрытия ран, кажется лучшим вариантом.41
Тканевые адгезивы — это относительно новый метод закрытия кожи, который предотвращает использование игл и не требуют устранения. В 2010 году в Кокрановском обзоре изучались тканевые адгезивы при закрытии хирургических ран. В 14 рандомизированных испытаниях было получено общее количество результатов от 1152 субъектов.Несмотря на предполагаемые преимущества адгезивов, было обнаружено, что швы имеют более низкую скорость расхождения швов.42,43
ВыводыРазвитие послеоперационного прикрепления является все более признанной причиной осложнений, начиная от боли и заканчивая кишечной непроходимостью, которые часто требуют хирургического вмешательства, которое требует хирургического вмешательства. Помимо того, что это дорого, вы рискуете жизнью и здоровьем пациента. Как правило, приверженность к лечению диагностируется при «втором осмотре» с использованием лапаротомии, что часто бывает неадекватным и поздно.Частота и тяжесть послеоперационного соблюдения режима лечения зависят от типа операции и процедуры. Желудочно-кишечная хирургия и миомэктомия имеют самый высокий уровень формирования послеоперационной приверженности, в то время как урологические операции и операции кесарева сечения имеют самые низкие показатели. Лапароскопическая хирургия желудочно-кишечного тракта — единственный хирургический метод, используемый для минимального снижения заболеваемости, а также тяжести соблюдения режима лечения, что может привести к уменьшению осложнений и улучшению выздоровления. Кроме того, результаты современной хирургии указывают на улучшение глобальной частоты приверженности лечению по сравнению с хирургическим вмешательством 30 лет назад; это может отражать улучшения в хирургической практике и образовании, помимо развития минимально инвазивной хирургии.
Эти результаты можно еще больше улучшить, применяя пленки против прилипания и фармакотерапевтические препараты, такие как гиалуроновая кислота / карбоксиметилцеллюлоза, регенерированная и расширенная окисленная целлюлоза 0,5% в гиалуронате железа или все еще экспериментальное использование диоксида хлора. Кроме того, экспериментальные биологические исследования адгезии могут обеспечить лучшее понимание молекулярных механизмов, лежащих в основе формирования адгезии; это может привести к новым стратегиям профилактики и лечения послеоперационных спаек.
Высокий уровень послеоперационной приверженности оправдывает внедрение все более инновационных стратегий для снижения приверженности, улучшения заболеваемости и смертности пациентов, а также стоимости абдоминальной хирургии.
Проспективное контролируемое рандомизированное исследование профилактики послеоперационных спаек брюшной полости с помощью 4% раствора икодекстрина после лапаротомической операции по поводу непроходимости тонкой кишки, вызванной приверженностью [исследование POPA: Профилактика послеоперационных спаек от имени Всемирного общества экстренной хирургии] | Испытания
Проект представляет собой проспективное рандомизированное контролируемое исследование, проводимое в отделении трансплантологии, общей и неотложной хирургии Санкт-Петербурга.Университетская больница Орсола-Мальпиги [Болонья, Италия]. Исследование разработано и проводится в соответствии с принципами надлежащей клинической практики.
Сгенерированное компьютером расписание создает рандомизированные назначения для испытуемых и контрольных групп, а результаты запечатывают в пронумерованные конверты. Участие в исследовании запрашивается после диагностики непроходимости тонкой кишки, вызванной спаечным образованием, и определения того, соответствует ли пациент критериям включения [субъекты, решившие подвергнуться хирургической лапаротомии].Согласно протоколу, пациент подписывает документ, свидетельствующий о своем согласии, и ответственный хирург раскрывает конверт.
Если после вскрытия запечатанного конверта с заданиями пациент отказывается участвовать в исследовании, случай исключается из исследования [сообщаются все выбывшие пациенты].
Ответственный хирург запишет имя [и номер] пациента.
В каждой группе было 88 пациентов [176 пациентов на все исследование].
В анализ включены все рандомизированные пациенты [популяция, планирующая лечение].
Размер выборки был рассчитан для достижения уровня достоверности 95% с степенью 80%.
Размер выборки из 88 пациентов в каждой группе [65 анализируемых] рассчитан исходя из предположения, что пациенты с ASIO [первая, вторая, третья или четвертая операция по ASIO] имеют средний риск 50% для развития следующего эпизода ASIO, и этот риск может быть уменьшено на 25% [с 50% до 25%] с использованием Икодекстрина 4%
Критерии включения:
Взрослые пациенты [> 18 лет]
Выполнены лапаротомические хирургические процедуры по ASIO
Клинические и радиологические свидетельства спаечной непроходимости тонкой кишки
Пациенты ASA I-III
Информированное согласие
Критерии исключения
Внутрибрюшинный рак
Перитонеальное заражение
ВБК
Положительный анамнез лучевой терапии
Пациенты с различными интраоперационными данными будут исключены из исследования
Предоперационные данные включают демографические данные пациента, сопутствующие заболевания [мочеполовые, сердечные, легочные ry, желудочно-кишечные, почечные или ревматологические] и подробный анамнез предыдущих окклюзий и хирургических процедур.
Декомпрессия с помощью назогастрального зонда выполняется для того, чтобы вычислить средний выход через назогастральный зонд для каждого пациента [общий объем дренажа / продолжительность]. Для пациентов, которым вводили Гастрографин перед операцией, учитывается только выход перед процедурой. Проводится внутривенная инфузионная терапия.
Сделаны рентгеновские снимки брюшной полости и рассчитан максимальный диаметр тонкой кишки. Также оценивается продолжительность симптомов до госпитализации и количество предыдущих операций.
Субъекты с ASIO, которые решили перенести хирургическую лапаротомию, включены в исследование; Письменное информированное согласие получено от каждого человека, а затем они были рандомизированы в исследовательские группы. Выполняется лапаротомическая операция и документируются существующие спаечные процессы в брюшной полости. Субъектам проводят адгезиолиз с резекцией кишечника, если необходимо, с анастомозом или без него. Первая группа получала традиционное лечение [контрольная группа], тогда как вторая группа получала 4% -ный икодекстрин перед закрытием живота.Использование ирригантов во время операции не допускается. Загрязнение брюшины оценивают с помощью посевов.
Согласно протоколу, брюшная фасция ушивается непрерывным швом PDS, а кожа закрывается швами или кожными скобами.
В случае резекции кишечника разрешен только один абдоминальный дренаж, который необходимо удалить через 7 дней после операции.
В случае утечки кишечника пациент больше не будет включен в результаты исследования.
Для всех пациентов регистрируются периоперационные параметры, включая кровопотерю, общую длину разреза по средней линии, метод анастомоза, метод и время открытия и закрытия разрезов, использование кортикостероидов.Операционные раны классифицируются как чистые, чистые загрязненные и загрязненные, как описано Шварцем [9].
Регистрируют заболеваемость, летальность и послеоперационный срок. Блок-схема, показывающая протокол, показана на рисунке 1.
Наблюдение за больными 5 лет.
В случае повторной операции по поводу ASIO процедура выполняется третьей стороной, не имеющей информации о предыдущем антиадгезивном лечении пациента: этот хирург оценивает частоту, расположение, тяжесть и степень спаек.Распространенности спаек присваивается оценка степени тяжести: 0 [отсутствие спаек], 1 [толщина пленки, бессосудистость], 2 [умеренная толщина, ограниченная васкуляризация] или 3 [плотная толщина, васкуляризация].
Нежелательные явления [НЯ] собираются на протяжении всего исследования, начиная с момента рандомизации.
НЯ выявляются и описываются первыми исследователями.
В контрольной группе пациентов будут лечить, как в нашей повседневной хирургической практике.
В форме информированного согласия пациенты получают всю информацию о протоколе исследования, управлении конфиденциальными данными и заполняют анкету перед подписанием или отказом.
Не доставляет неудобств пациентам. Никаких стимулов для пациентов в отношении операции или последующего наблюдения не планируется.
Нет никаких дополнительных рисков для группы лечения и контрольной группы: обе группы получают стандартное хирургическое лечение и последующее наблюдение: группа с икодекстрином представляет собой жидкость, препятствующую адгезии, без побочных эффектов.
Вся медицинская информация, полученная от пациентов, хранится в тайне среди ученых-исследователей, проводящих исследование.
Пациенты могут отказаться от участия в исследовании в любое время и без каких-либо обязательств.
Исследование одобрено этическим комитетом больницы С’Орсола-Мальпиги, Болонья, Италия
Основные конечные точки нашего исследования: снизить уровень приверженности [в случае повторной операции по ASIO]
Начало любых других осложнений регистрируется во время операции, после операции, при выписке, через 7 дней, 1 месяц, 6 месяцев, ежегодно до 5 лет наблюдения .
Первичные исходы оцениваются ежегодно [промежуточный анализ] в течение 5 лет после последнего включенного пациента.
Данные, полученные в ходе этого исследования, анализируются двумя способами. Непрерывные численные данные подвергаются дисперсионному анализу [ANOVA], этот метод применим для различения двух непрерывных совокупностей. Дискретные данные анализируются с помощью критерия хи-квадрат или точного критерия Фишера, в зависимости от ситуации. Статистически значимые различия между исследуемыми препаратами основаны на p <0.05.
Период включения в исследование занимает около 2 лет. В зависимости от количества ASIO, ежемесячно проводимых каждым хирургом в нашем отделении, продолжительность периода включения может составлять примерно 2 года, чтобы охватить около 176 пациентов.
ASIO — распространенное заболевание. Любое улучшение в этой области принесет пользу многим пациентам, снизив частоту повторных операций.
Связаны ли статины со сниженным риском адгезионных осложнений после абдоминальной хирургии? | Кардиология | Открытие сети JAMA
Спайки являются результатом внутрибрюшной рубцовой ткани, которая может образоваться после операций на брюшной полости или тазу.Несмотря на достижения в хирургической технике и обширные исследования, посвященные их профилактике, спайки остаются наиболее частой причиной непроходимости тонкой кишки (SBO), составляя 56% SBOs. 1 Подсчитано, что более чем у 90% пациентов, перенесших абдоминальные операции или операции на органах малого таза, разовьются послеоперационные спаечные процессы. Кроме того, спайки могут вызывать хроническую боль, бесплодие и повышенную сложность последующих внутрибрюшных операций. Значительное время и усилия были потрачены на разработку методов предотвращения спаек, от модификации хирургической техники до создания механических барьеров или химических соединений.На сегодняшний день не было доказано, что ни один из этих методов снижает частоту возникновения спаечных осложнений (ARC).
Развитие спаек после абдоминальной хирургии опосредуется воспалительными путями с участием ферментов циклооксигеназы и других профибротических цитокинов. Хотя многочисленные барьеры, полученные из различных форм полисахаридов, показали некоторый успех в снижении частоты ARC, некоторые из них могут быть связаны с более высоким риском инфекции места хирургического вмешательства. 2 Таким образом, повышенное внимание уделяется воспалительному пути, ведущему к спайкам как потенциальной мишени для предотвращения спайки.Статины десятилетиями использовались для снижения холестерина липидов низкой плотности путем ингибирования 3-гидрокси-3-метилглутарил-коферментредуктазы. Исследования на животных и клетках показали, что статины также обладают противовоспалительным действием, подавляя провоспалительные цитокины. 3 Однако связь использования статинов с послеоперационными ARC у людей не изучалась до публикации статьи Скотта и его коллег. 4
Было показано, что современные инновации в профилактике спаек, начиная от лапароскопических и хирургических методов и заканчивая защитными барьерами от спаек, уменьшают количество ARC. 2 , 5 Однако эти методы могут быть применимы не во всех операционных условиях, таких как экстренная хирургия или зараженное хирургическое поле. Фармакологические методы лечения представляют собой еще один вариант предотвращения спаек. В то время как новые лекарства требуют значительных ресурсов, времени и затрат для вывода на рынок, Скотт и его коллеги 4 предоставляют ценную возможность рассмотреть используемые в настоящее время лекарства, такие как статины, которые, как известно, воздействуют на пути, ведущие к образованию адгезии.Статины используются в течение десятилетий и являются одними из наиболее назначаемых лекарств в Соединенных Штатах: 26% взрослых старше 40 лет принимают статины для снижения уровня холестерина. Используя надежные эпидемиологические методы и большие репрезентативные наборы данных из 2 стран, авторы 4 обнаружили, что одновременное применение статинов было связано со снижением риска ARC и SBO у пациентов, перенесших абдоминальные операции в зависимости от дозы.
Авторы 4 использовали 2 больших набора данных по населению, сеть Health Improvement Network (THIN) из Соединенного Королевства и набор данных Optum Clinformatics Data Mart (Optum) из США, чтобы изучить связь между предоперационным использованием статинов и послеоперационными ARC. .THIN получает свои данные из электронных медицинских карт более 12 миллионов пациентов в Соединенном Королевстве с 1995 по 2003 год, в то время как Optum представляет собой набор данных по административным претензиям среди крупнейших частных страховых компаний в Соединенных Штатах, с 77 миллионами пациентов, зарегистрированных с 2000 года. по 2016. Авторы 4 выполнили анализ времени до события с многовариантной регрессией Кокса, чтобы сравнить время до ARC, как определено SBO или лизисом спаек, дифференцированным при использовании статинов во время операции.Сопоставление оценок предрасположенности использовалось в качестве анализа чувствительности, чтобы обеспечить сравнение лиц со схожими исходными характеристиками. Вторичный анализ изучал время использования статинов, классифицируя его на бывшее использование статинов, текущее использование статинов и отсутствие использования статинов, а также использование фибратов. Авторы 4 также использовали набор данных THIN для измерения дозозависимой ассоциации статинов с ARC путем стратификации по использованию статинов низкой, средней и высокой интенсивности и включили ингибиторы ангиотензинпревращающего фермента (ИАПФ) и блокаторы рецепторов ангиотензина (БРА), потому что эти препараты обладают антифибротическим действием.
В многофакторном анализе использование статинов было связано со снижением риска послеоперационных ARC на 15–19% в когорте THIN и на 8% в наборе данных Optum. После сопоставления показателей склонности статины были связаны со снижением риска развития ARC на 59% в когорте THIN. Вторичный анализ показал, что только текущее использование статинов снизило риск развития ARC на 16%, в то время как предыдущее использование не имело значительной связи. Статины имели дозозависимую связь с ARC, при этом использование статинов средней и высокой интенсивности показало значительное снижение ARC от 12% до 13%.Сосредоточившись на SBOs, использование статинов снизило их риск на 17-20% в когорте THIN и на 12% в когорте Optum. Возраст, употребление табака, операции на кишечнике и злокачественные новообразования были связаны с более высоким риском SBO в обеих когортах. Фибраты, ARB и ACEI не были связаны с ARC или SBO. Эти результаты следует рассматривать в контексте ограничений ретроспективных исследований с использованием электронных медицинских карт и данных претензий. Хотя авторы тщательно рассмотрели несколько ковариат с продемонстрированными ассоциациями с ARC и SBO, такими как злокачественные новообразования и употребление табака, были факторы, которые нельзя было точно измерить в наборах данных THIN и Optum, такие как хирургическая техника или наличие грыжи.Тем не менее, сильная сторона статьи заключается в ее способности воспроизводить свои результаты отдельно в двух больших наборах данных на уровне населения из разных стран.
Спайки и их последующие осложнения ложатся тяжелым бременем на ресурсы здравоохранения, составляя почти 1 миллион дней в стационаре и 2,3 миллиарда долларов затрат на один год. 6 Понятно, почему профилактика спаек по-прежнему представляет большой интерес для всех хирургов, работающих в области брюшной полости и таза. Исследование Скотта и др. 4 предполагает, что статины могут обеспечить благоприятное решение для ARC; однако необходимы рандомизированные клинические испытания, чтобы определить, какие группы пациентов могут получить максимальную пользу от статинов в этих условиях, а также выбрать оптимальную дозировку и продолжительность терапии.Дальнейшие исследования должны изучить фармакологические аспекты использования статинов для предотвращения адгезии, включая терапевтическое окно, кривую доза-ответ и механизмы доставки лекарств. Кроме того, хотя статины недороги и хорошо переносятся, важно оценить экономическую эффективность статинов и финансовые последствия для пациентов. В условиях адгезивных SBO пациенты, получавшие терапию статинами, имели больше шансов на успешное неоперационное лечение, что указывает на потенциальную выгоду в плане затрат и результатов для пациентов и страховых компаний. 7 Имея это в виду, работа Скотта и его коллег 4 подтверждает, что статины являются многообещающим средством снижения риска ARC, и закладывает основу для будущих клинических испытаний для дальнейшей проверки этих результатов.
Опубликовано: 3 февраля 2021 г. doi: 10.1001 / jamanetworkopen.2020.37296
Открытый доступ: Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии CC-BY.© 2021 Fu S et al. Открытая сеть JAMA .
Автор для переписки: Лиза Ноултон, доктор медицины, магистр здравоохранения, отделение хирургии, Медицинская школа Стэнфордского университета, 300 доктор Пастера, h4634, Стэнфорд, Калифорния 94305 ([email protected]).
Раскрытие информации о конфликте интересов: Не сообщалось.
1. тен Брук РПГ, Исса Y, ван Сантбринк EJP, и другие. Бремя спаек в абдоминальной и тазовой хирургии: систематический обзор и метанализ. BMJ . 2013; 347: f5588. DOI: 10.1136 / bmj.f5588PubMedGoogle ScholarCrossref 2.ten Broek Ролевая игра, Stommel MWJ, Strik C, ван Лаарховен CJHM, Кеус Ф, ван Гур H. Польза и вред адгезионных барьеров для абдоминальной хирургии: систематический обзор и метаанализ. Ланцет . 2014; 383 (9911): 48-59. DOI: 10.1016 / S0140-6736 (13) 61687-6PubMedGoogle ScholarCrossref 3.Liakopoulos О.Дж., Дёрге H, Шмитто JD, Нагорсник U, Grabedünkel Дж., Шендуб FA.Влияние предоперационной терапии статинами на цитокины после кардиохирургических вмешательств. Торакальная кардиоваскулярная хирургия . 2006; 54 (4): 250-254. DOI: 10.1055 / s-2006-923836PubMedGoogle ScholarCrossref 4. Скотт FI, Ваджравелу РК, Мамтани R, и другие. Связь между применением статинов во время интраабдоминальной хирургии и послеоперационными спаечными осложнениями и непроходимостью тонкой кишки. Открытие сети JAMA . 2021; 4 (2): e2036315. DOI: 10.1001 / jamanetworkopen.Google Scholar, 2020.36315Произошла ошибка при настройке пользовательского файла cookie
Этот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались. Чтобы принять файлы cookie с этого сайта, используйте кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie. Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу. Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файле cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файлах cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта. Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Послеоперационные спаечные процессы после абдоминальной хирургии у детей: пилотное исследование на Филиппинах
Введение
Послеоперационные спаечные процессы (ПОК), возникающие в брюшной полости, являются неизбежным следствием процесса заживления после любой операции с нарушением брюшины1–4. В обзоре литературы они были определены как «посттравматические рубцовые сращения двух обычно несмежных поверхностей брюшины». И такие спайки считаются наиболее частой причиной непроходимости тонкой кишки у взрослых с частотой до 75%.5 6 Однако литература о детях по-прежнему ограничена, особенно для населения из развивающихся стран. Исследования также остаются скудными, несмотря на тот факт, что дети, особенно младенцы и новорожденные, имеют более длительный риск возникновения спаечных осложнений в течение жизни.7 8 В исследованиях последних лет предпринимались попытки количественно оценить заболеваемость и бремя кишечной непроходимости у детей. Они пришли к выводу, что у детей высокая частота повторных операций, вызванных POA, составляет от 6,2% до 12.6%, и это консервативное лечение, в отличие от взрослых, имеет ограниченную роль и остается спорным.1 3 7 8
В нескольких исследованиях сообщалось, что большая часть кишечной непроходимости из-за POA, до 87%, чаще всего возникает у первый год после операции на индексе.2 3 9 Недавнее исследование, проведенное в 2015 году Fredriksson et al , также сообщает, что частота непроходимости тонкой кишки после 2 лет после начальной операции достигает 30%. Заболевания, которые имели самый высокий риск послеоперационных спаек, потребовавших повторной лапаротомии, — это болезнь Гиршпрунга, мальротация, атрезия кишечника и некротический энтероколит.Продолжительность первоначальной операции, создание стомы и послеоперационные осложнения были определены как независимые факторы риска. 8
Однако не существует местного или международного установленного протокола или руководств по ведению послеоперационных спаек у детей. Для взрослых существует международное руководство, опубликованное в 2013 году Всемирным обществом экстренной хирургии, и консервативное лечение рекомендуется в качестве первоначального подхода к пациентам с непроходимостью кишечника из-за послеоперационных спаек без признаков ущемления кишечника.10
На Филиппинах в настоящее время также нет опубликованной литературы по POA. Это пилотное исследование с участием детей на Филиппинах, в основном, было направлено на определение частоты возникновения POA, вызывающей механическую непроходимость кишечника (MBO), которая потребовала повторной операции у детей. Первой целью исследования был обзор клинических профилей этих пациентов с точки зрения возраста и пола, первичного диагноза и оперативных данных во время их индексной операции, которая была определена как операция, непосредственно предшествующая операции по поводу MBO, вторичной по отношению к POA. .Вторая цель заключалась в том, чтобы проанализировать результаты операции по поводу перфорации или гангрены кишечника, необходимости резекции кишечника и создания стомы, а также задокументировать результаты с точки зрения заболеваемости и смертности. Третья цель этого исследования состояла в том, чтобы изучить возможную связь демографического профиля пациента, а также факторов или переменных, присутствующих во время индексной операции, с результатами и результатами операции на POA. Идентифицированными индексными переменными были временной интервал от индекса до операции на ПНЯ, срочность индексной операции, наличие перитонита при индексной хирургии и создание стомы во время индексной операции.
Методы
Был проведен ретроспективный обзор медицинских карт всех пациентов в возрасте 0–18 лет с диагнозом ПНЯ, поступивших в Филиппинскую больницу общего профиля с 1 января 2010 г. по 30 июня 2018 г. Те пациенты, которые не подвергались хирургическому вмешательству по поводу MBO, вторичного по отношению к POA, были исключены. Те пациенты, которые первоначально перенесли операцию из-за возможности MBO от POA, но были обнаружены во время операции иначе, и те пациенты, которые перенесли операцию, где наличие спаек было только случайным, а не основной причиной MBO, также были исключены из исследования. .Все включенные пациенты перенесли как минимум одну операцию на брюшной полости.
Описательная статистика использовалась для обобщения демографических и клинических характеристик пациентов. Частота и пропорция использовались для категориальных переменных. Факторами риска считались возраст, количество предшествующих операций, срочность индексных операций, временной интервал от индекса до операции ПНЯ, наличие перитонита и создание стомы во время индексных операций. Регистрировались следующие результаты: наличие гангрены или перфорации во время операции по поводу послеоперационных спаек, необходимость резекции кишечника и создания стомы во время операции на ПНЯ, продолжительность пребывания в больнице, а также 30-дневная заболеваемость и смертность.Наличие ущемления кишечника, необходимость резекции и создание стомы во время операции на ПНЯ также были включены в качестве факторов риска при анализе результатов заболеваемости и смертности.
OR и соответствующие 95% доверительные интервалы от бинарной логистической регрессии были вычислены для определения значимых факторов риска для каждого результата. Шапиро-Уилк использовался для проверки нормальности непрерывных переменных. Недостающие переменные не заменялись и не оценивались. Нулевые гипотезы были отвергнуты при уровне значимости 0,05α.Для анализа данных использовалась Stata V.13.1.
Результаты
Из 172 педиатрических пациентов, поступивших с диагнозом кишечной непроходимости из-за возможной ПНЯ в филиппинской больнице общего профиля, 91 или 53% перенесли операцию, которая интраоперационно подтвердила диагноз МВО при ПНЯ. Соотношение мужчин и женщин составляло 2,8: 1. Средний возраст на момент операции по ПЯ составлял 92,3 месяца с диапазоном от 1 месяца и 8 дней до 18 лет – 11 месяцев – 27 дней. При операции на ПНЯ новорожденных в серии не было.Было 22 младенца в возрасте до 1 года, 43 ребенка в возрасте от 1 до 12 лет и 26 подростков в возрасте от 13 лет и старше. Что касается возраста, в котором они участвовали в индексных операциях, то в среднем было 75,1 месяца, причем самому младшему только однодневному новорожденному, а самому старшему — 18 лет. Было 14 новорожденных, 21 младенец, 31 ребенок в возрасте от 1 до 12 лет и 20 подростков. В таблице 1 приведены демографические профили пациентов, участвовавших в исследовании.
Таблица 1Демографический профиль при первичной хирургии и хирургическом вмешательстве при ПН
Наиболее частым индексным диагнозом был аппендицит с 25 случаями, что составляет 27% случаев.Сообщается, что из 25 случаев у 13 произошел разрыв. Второй по частоте диагноз — инвагинация у 14 пациентов. Инвагинация была наиболее частым диагнозом у пациентов в возрасте до 1 года, у которых впоследствии были перенесены MBO из POA. У подростков же после аппендицита вторым наиболее частым диагнозом была перенесенная ранее операция по поводу травмы живота. В таблице 2 перечислены все индексные диагнозы и их частота.
Самой распространенной операцией на индексе была аппендэктомия. Сообщалось, что одиннадцать были экспериментальными лапаротомиями с разрезом по средней линии, а 13 были зарегистрированы как простые аппендэктомии с разрезом в правом нижнем квадранте живота.В таблице 3 перечислены наиболее распространенные операции с индексами.
Таблица 2Список индексных диагнозов и частота
Таблица 3Наиболее частые индексные операции
Перитонит во время индексных операций был зарегистрирован у 36 пациентов. Создание стомы выполнено в 21 случае. В 71 или 78% случаев индексная операция проводилась в условиях чрезвычайной ситуации, и только 30 операций были классифицированы как выборные.
Средний интервал от индексной операции до операции по поводу ПЯ составлял 18,6 месяцев с диапазоном от 5 дней до 11 лет и 9 месяцев.Большинство случаев MBO, вторичных по отношению к POA, которые потребовали хирургического вмешательства, произошли в течение первого года после индексной операции — 63%. Из тех, кто обратился с интервалом менее 1 года, 76% были в течение первых 6 месяцев после предыдущей операции. Было также 14 случаев ранней POA, повторная операция которых была сделана менее чем через 1 месяц после операции на индексе. Рисунок 1 представляет собой гистограмму, показывающую частоту хирургического вмешательства при ПНЯ через временные интервалы от индексного хирургического вмешательства.
Рисунок 1Гистограмма, показывающая частоту послеоперационных спаек через интервалы времени от индексной операции.
Одиннадцать из 91 пациента или 12% перенесли более одной операции до операции на ПНЯ. Один пациент с болезнью Гиршпрунга перенес в общей сложности четыре предыдущие операции, последней из которых было закрытие его начальной стомы. Также было отмечено, что трем пациентам из этой серии дважды делали операции на ПНЯ. В таблице 4 приведены клинические профили и факторы риска, присутствующие во время индексной операции.
Таблица 4Сводка клинических профилей и факторов риска при индексной хирургии
Что касается исходов операций на ПНЯ, 54 или 59% подверглись только адгезиолизу или энтеролизу.Однако из 91 случая в 21 потребовалась сегментарная резекция кишечника, а в 22 — создание стомы. Сообщалось, что во время операции на ПНЯ в 21 случае была перфорация кишечника или гангрена.
30-дневная заболеваемость составила 9,9% (девять пациентов), у четырех пациентов были раны и фасциальные расхождения, а у четырех пациентов — несостоятельность кишечных анастомозов. У одного из этих пациентов были оба осложнения. Осложнениями у двух других пациентов были рецидив MBO от POA и ущемленная парастомальная грыжа.Показатель смертности в этой серии составляет 7,7%, при этом семь пациентов умерли в течение 30 дней после операции на ПНЯ. Два пациента с утечкой анастомоза после операции на ПНЯ и один пациент с ущемленной парастомальной грыжей в конце концов умерли. Все семь человек сообщили о сепсисе в качестве основной причины смерти.
Средняя общая продолжительность пребывания пациентов в больнице во время их госпитализации по поводу ПНД составила 18,4 дня, что выше по сравнению со средней продолжительностью пребывания педиатрических пациентов в 9,7 дней за тот же период с 2010 по июнь 2018 года.Продолжительное пребывание в больнице определяется в этой статье как пребывание в течение 10 или более дней. Таблица 5 суммирует эти цифры.
Таблица 5Сводка результатов
Обсуждение
Учитывая демографические профили пациента, указанные в таблице 1, и клинические профили, указанные в таблице 4, а также результаты, указанные в таблице 5, OR и соответствующие 95% доверительные интервалы от бинарной логистической регрессии были вычислены для определения значимые факторы риска на исход. Наличие гангрены и перфорации во время операции на ПНЯ, резекции кишечника и создания стомы во время операции на ПНЯ также анализировалось как факторы риска заболеваемости, смертности и продолжительности пребывания в стационаре.Анализ показал, что только наличие 30-дневной заболеваемости, смертности и продолжительности пребывания в больнице имело значительные факторы риска. Однако из-за ограниченного числа пациентов в этой серии отсутствие статистической значимости ассоциации других факторов риска с другими исходами может повлиять на результаты этого анализа.
Была отмечена значительная связь между созданием стомы во время индексной операции и резекцией и созданием стомы во время операции на ПНЯ с наличием патологии.У этих пациентов в пять раз больше шансов иметь послеоперационную заболеваемость, чем у пациентов без стомы при первичной операции или без резекции во время операции на ПНЯ. Кроме того, у пациентов с гангреной или перфорацией во время операции на ПНЯ вероятность заболеваемости в 42 раза выше, чем у пациентов без гангрены или перфорации во время операции на ПНЯ. Ожидается, что обнаружение гангрены или перфорации кишечника во время операции по поводу POA приведет к большему количеству осложнений, поскольку эти пациенты подвергаются дополнительным хирургическим процедурам, таким как резекция кишечника и создание стомы, по сравнению с простым адгезиолизом, когда нет нарушения целостности кишечника.Наличие гангрены или перфорации однозначно может привести к более инфекционным осложнениям; однако этот анализ подмножества не был включен в это исследование.
Что касается смертности, то вероятность смерти пациентов с образованием стомы при первичной операции, гангреной или перфорацией при операции на ПНЯ, резекцией и созданием стомы при операции на ПНЯ была в 5,25 раза выше, чем у пациентов без этих факторов в течение 30 дней после операции. При анализе также было отмечено, что пациенты, перенесшие операцию на индексе в более старшем возрасте, с меньшей вероятностью умрут во время операции на ПНЯ.По сравнению с новорожденными во время индексной хирургии вероятность смерти у младенцев была на 91% меньше. У пациентов с возрастом на момент проведения индексной операции более 1 года вероятность смерти на 96% ниже, чем у пациентов, которые были новорожденными во время индексной операции. Эта конкретная связь между возрастом при индексировании и смертностью может быть статистически значимой; однако такие факторы, как первичный диагноз, а также сопутствующие заболевания также могут иметь клиническое значение. Эти факторы не рассматривались в данном анализе.
Что касается продолжительности пребывания в больнице во время операции на ПНЯ, была замечена связь между возрастом в индексе и возрастом проведения операции на срок пребывания в больнице. Длительное пребывание в больнице было произвольно определено как более 10 дней, что является общей средней продолжительностью дня наших пациентов в нашем учреждении. С каждым месяцем увеличения возраста при выполнении индексной операции вероятность длительного пребывания пациента в стационаре снижается на 0,56%. С каждым месяцем увеличения возраста послеоперационного спаечного процесса вероятность длительного пребывания пациента в стационаре уменьшается на 0.24%. Это только показывает, что существует значительная тенденция к тому, что более молодые пациенты имеют тенденцию к длительным родам.
В дополнительном онлайн-приложении 1 приведена таблица, обобщающая связь между факторами риска и различными исходами.
Заключение
Послеоперационные спаечные процессы после абдоминальной хирургии хорошо изучены у взрослых, но данные о детях в значительной степени основаны на ретроспективных исследованиях, подобных этому. В этой пилотной серии для филиппинских детей более половины пациентов, госпитализированных для MBO вторичных по поводу POA, в конечном итоге перенесли операцию, и большинство из них произошло в течение первого года после индексной операции.Самый частый диагноз с ПОА соответствует наиболее частым операциям на брюшной полости у детей в нашем учреждении. Существенными факторами риска заболеваемости во время операции на ПНЯ были создание стомы при первичной операции, наличие гангрены или перфорации, резекция кишечника и создание стомы во время операции на ПЯ. Те же факторы риска также были значительными с точки зрения смертности с дополнительным риском, добавленным, когда пациент является новорожденным во время индексной операции. Эти данные подтверждают имеющийся в литературе опыт о том, что своевременное оперативное вмешательство у детей может значительно повысить шансы избежать удушения кишечника и, в конечном итоге, улучшить исходы пациентов с MBO, вторичными по отношению к POA.
Однако вывод о том, что консервативное лечение неприменимо к детям, нельзя сделать с нашими доступными данными и опытом. В исследовании не рассматривались подходы к диагностике и ведению этих пациентов. Их клинические проявления также не были включены в это исследование. Авторы считают, что проспективное исследование, включающее вышеупомянутые факторы, которые могут повлиять на результат, может быть проведено в будущем. Авторы этого исследования также рекомендуют создать стандартизированный протокол для подхода к диагностике, ведению и документированию детей с MBO из POA.


