ФГБНУ НЦПЗ. ‹‹Общая психиатрия››
К судорожным синдромам относятся пароксизмально возникающие и, как правило, столь же внезапно прекращающиеся состояния с судорожными явлениями, сопровождающиеся в большинстве случаев помрачением сознания. Проявление судорожного синдрома крайне разнообразно: от большого развернутого судорожного припадка до рудиментарных ретропульсивных припадков, характеризующихся нистагмоподобными подергиваниями глазных яблок и миоклоническими судорогами век. Тщательное исследование каждого из вариантов судорожного синдрома нередко является решающим для диагностики многих органических заболеваний.
Эпилептический большой припадок. В развитии большого судорожного припадка выделяют несколько фаз. Припадку нередко предшествует аура, но она к фазам судорожного припадка не относится (см. главу Эпилепсия).
Тоническая фаза начинается с внезапной, молниеносной потери сознания и резкой тонической судороги, во время которой больной падает как подкошенный с искаженным гримасой лицом, причем падение совершается чаще всего ничком, реже навзничь или в сторону.
 В связи с тонической судорогой дыхательной мускулатуры, мускулатуры грудной клетки, брюшного пресса и диафрагмы дыхание приостанавливается и вслед за первоначальной бледностью кожных покровов развивается резкий цианоз; на короткое время прекращается сердечная деятельность. Во время тонической фазы по причине резкого тонического сокращения мускулатуры сфинктеров никогда не бывает непроизвольного мочеиспускания и дефекации; вместе с тем у мужчин нередко происходит эрекция и даже эякуляция семени вследствие тонического сокращения соответствующей мускулатуры. Наблюдается тотальная арефлексия. Утрата сознания весьма выражена, никакие самые сильные и интенсивные раздражители не вызывают ответной реакции (кома). Этим объясняются тяжелые травмы, ожоги, увечья, получаемые больными во время припадка. Продолжительность тонической фазы — до 20—30 с.
В связи с тонической судорогой дыхательной мускулатуры, мускулатуры грудной клетки, брюшного пресса и диафрагмы дыхание приостанавливается и вслед за первоначальной бледностью кожных покровов развивается резкий цианоз; на короткое время прекращается сердечная деятельность. Во время тонической фазы по причине резкого тонического сокращения мускулатуры сфинктеров никогда не бывает непроизвольного мочеиспускания и дефекации; вместе с тем у мужчин нередко происходит эрекция и даже эякуляция семени вследствие тонического сокращения соответствующей мускулатуры. Наблюдается тотальная арефлексия. Утрата сознания весьма выражена, никакие самые сильные и интенсивные раздражители не вызывают ответной реакции (кома). Этим объясняются тяжелые травмы, ожоги, увечья, получаемые больными во время припадка. Продолжительность тонической фазы — до 20—30 с. Клоническая фаза следует за тонической. Ритмические и симметричные подергивания начинаются в веках и дистальных фалангах пальцев. Нарастая в своей интенсивности, судороги распространяются на мышцы конечностей, туловища, шеи, головы. После такой генерализации судороги затухают.
После такой генерализации судороги затухают.
Амплитуда сгибательно-разгибательных движений верхних конечностей при таких судорогах достаточно большая, нижних — более ограничена. Голова ритмически поворачивается в сторону, глаза вращаются, язык периодически высовывается, нижняя челюсть совершает жевательные движения, на лице возникают разнообразные гримасы, связанные с клонической судорогой жевательной мускулатуры. Во время клонической фазы у больных наблюдаются непроизвольное мочеиспускание, дефекация, а также повышенное потоотделение, гиперсекреция слюны и отделяемого слизистых оболочек бронхов. Выделяющаяся у больных изо рта пенистая жидкость представляет собой смесь накопившейся и сбившейся в полости рта слюны с секретом из бронхов, крови от прикуса языка или слизистой оболочки щеки. К концу клонической фазы, которая продолжается от 1 до 3 мин, частота и амплитуда клонических подергиваний урежаются, начинает восстанавливаться дыхание, уменьшается цианоз. Однако и после завершения клонической фазы у больных могут наблюдаться некоторое повышение мышечного тонуса и задержка дыхания, определяющаяся биохимическими сдвигами в течение припадка.
Фаза помраченного сознания (выход из комы). В одних случаях коматозное состояние с арефлексией, резким расслаблением мускулатуры и потливостью, а также нарушением дыхания сменяется состоянием глубокого оглушения, которое в свою очередь через состояние обнубиляции переходит в ясное сознание или сон, в других оглушение, которому предшествовала кома, трансформируется в сумеречное расстройство сознания с резко выраженным эпилептиформным возбуждением, которое может быть более или менее продолжительным, а в некоторых случаях затягивается до нескольких дней. Вслед за полным выходом из припадка у одних больных отмечается чувство облегчения, иногда сопровождающееся некоторой эйфорией, у других, наоборот, возникает чувство разбитости, повышенной физической и психической утомляемости. Может наблюдаться пониженное настроение с оттенком раздражительности, чувством крайнего неудовольствия, иногда гневливости.
Эпилептическое состояние (status
epilepticus). Это серия больших эпилептических припадков, следующих один за другим. Частота припадков бывает нередко настолько велика, что больные не приходят в себя и находятся в коматозном, сопорозном или оглушенном состоянии длительное время. Эпилептическое состояние может длиться от нескольких часов до нескольких суток. Во время эпилептического состояния нередко наблюдаются подъем температуры, учащение пульса, падение АД, резкая потливость, слабость сердечно-сосудистой деятельности, отек легких и мозга. Повышается содержание мочевины в сыворотке крови и белка в моче. Появление перечисленных расстройств — прогностически неблагоприятный признак.
Это серия больших эпилептических припадков, следующих один за другим. Частота припадков бывает нередко настолько велика, что больные не приходят в себя и находятся в коматозном, сопорозном или оглушенном состоянии длительное время. Эпилептическое состояние может длиться от нескольких часов до нескольких суток. Во время эпилептического состояния нередко наблюдаются подъем температуры, учащение пульса, падение АД, резкая потливость, слабость сердечно-сосудистой деятельности, отек легких и мозга. Повышается содержание мочевины в сыворотке крови и белка в моче. Появление перечисленных расстройств — прогностически неблагоприятный признак. Адверзивный судорожный припадок. Как и классический эпилептический припадок, адверзивный приступ начинается с тонической фазы, однако в этом случае развертывается более медленно и обычно ей не предшествует аура. Своеобразен поворот тела вокруг продольной оси: вначале наблюдается насильственный поворот глазных яблок, затем в ту же сторону поворачиваются голова и весь корпус, больной падает.
Парциальный припадок (припадок Браве—Джексона). При таком припадке тоническая и клоническая фазы характеризуются судорогами определенной группы мышц и лишь в части случаев происходит генерализация припадка. Парциальные припадки могут проявляться судорогами мышц только верхней или нижней конечности, мускулатуры лица. Динамика судорог в конечностях всегда имеет проксимальное направление. Так, если припадок развертывается в мышцах рук, тоническая судорога переходит с кисти на предплечье и плечо, рука поднимается и возникает насильственный поворот головы в сторону поднятой руки. Далее развертывается клоническая фаза припадка. Если же припадок начинается с судорог мышц ноги, тонические судороги появляются в мышцах стопы, причем происходит подошвенный сгиб, далее судороги распространяются вверх на голень и бедро, иногда охватывают мускулатуру тела на соответствующей стороне.
Тонические постуральные припадки. Такие припадки начинаются с мощной тонической судороги, вследствие чего возникают опистотонус, задержка дыхания с явлениями цианоза и больной теряет сознание; этим припадок обычно завершается. Клоническая фаза при этом варианте припадков отсутствует. Тонические постуральные припадки развиваются при поражении стволовой части мозга.
БЕССУДОРОЖНЫЕ (МАЛЫЕ) ПРИПАДКИ
Малые припадки в отличие от больших кратковременны и по клиническим проявлениям крайне разнообразны.
Абсанс. Это кратковременные «выключения» сознания (на 1—2 с). По окончании абсанса, иногда тотчас, возобновляются обычные занятия больного. В момент «выключения» сознания лицо больного бледнеет, принимает отсутствующее выражение. Судорог не бывает. Приступы могут быть одиночными или возникают серией.Пропульсивные припадки. Несмотря на разнообразие относимых к этим припадкам состояний, им присущ непременный компонент толчкообразного движения вперед — пропульсия. Возникают в возрасте от 1 года до 4—5 лет, обычно у мальчиков, преимущественно в ночное время, без видимых провоцирующих факторов. В более позднем возрасте наряду с пропульсивными припадками часто появляются большие судорожные припадки.
Салам-припадки. Название отражает особенность этих припадков, которые внешне напоминают движения, совершаемые при обычном восточном приветствии.
Молниеносные припадки отличаются от салам-припадков лишь более быстрым темпом их развертывания. Клиническая же картина их идентична. Однако вследствие молниеносного развития тонической судороги и резкого движения туловища вперед больные нередко падают ничком.
Клонические пропульсивные припадки характеризуются клоническими судорогами с резким движением вперед, причем пропульсивное движение выражено особенно интенсивно в верхней части тела, вследствие чего больной падает ничком.
Ретропульсивные припадки. Несмотря на разнообразие относимых к ним состояний, этим припадкам присущ непременный компонент толчкообразного движения назад — ретропульсия. Возникает в возрасте от 4 до 12 лет, но чаще в 6—8 лет (позднее пропульсивных), обычно у девочек, преимущественно в состоянии пробуждения. Нередко провоцируются гипервентиляцией и активным напряжением. Никогда не бывают во время сна.
Нередко провоцируются гипервентиляцией и активным напряжением. Никогда не бывают во время сна.
Клонические ретропульсивные припадки — мелкие клонические судороги мускулатуры век, глаз (подъем вверх), головы (запрокидывание), рук (отклонение назад). Больной словно хочет что-то достать позади себя. Как правило, падения не происходит. Реакция зрачков на свет отсутствует, отмечаются потливость и слюнотечение.
Рудиментарные ретропульсивные припадки отличаются от клонических ретропульсивных припадков неразвернутостью: происходят лишь некоторое выпячивание и мелкие нистагмоидные подергивания глазных яблок, а также миоклонические судороги век.
Пикнолепсия — серия ретропульсивных клонических или рудиментарных ретропульсивных клонических припадков.
Импульсивные припадки характеризуются внезапным, молниеносным, порывистым выбрасыванием рук вперед, разведением их в стороны или сближением, вслед за которыми происходит толчкообразное движение туловища вперед. Возможно падение больного навзничь. После падения больной обычно тотчас же встает на ноги. Припадки могут возникать в разном возрасте, но чаще между 14 и 18 годами. Провоцирующие факторы: недостаточный сон, резкое пробуждение, алкогольные эксцессы. Импульсивные припадки бывают, как правило, сериями, следуют непосредственно один за другим или с интервалом в несколько часов.
Возможно падение больного навзничь. После падения больной обычно тотчас же встает на ноги. Припадки могут возникать в разном возрасте, но чаще между 14 и 18 годами. Провоцирующие факторы: недостаточный сон, резкое пробуждение, алкогольные эксцессы. Импульсивные припадки бывают, как правило, сериями, следуют непосредственно один за другим или с интервалом в несколько часов.
Что делать во время судорожного приступа — Альфа-Ритм
Признаками или симптомами приступа обычно являются: судорожные сокращения мышц, остановка дыхания, потеря сознания. Во время приступа окружающим нужно сохранить спокойствие и, не проявляя паники и суеты, оказать правильную первую помощь. Перечисленные симптомы приступа в течение нескольких минут должны пройти сами собой. Ускорить естественное прекращение симптомов, сопровождающих приступ, окружающие чаще всего не могут.
Важнейшая цель первой помощи при приступе: предотвратить причинение вреда здоровью человека, с которым случился приступ.
Начало приступа может сопровождаться потерей сознания и падением человека на пол. При падениях с лестницы, рядом с приподнимающимися от уровня пола предметами и пр. возможны ушибы головы и даже переломы. Помните: приступ не является передающимся от одного к другому человеку заболеванием, смело и правильно действуйте оказывая первую помощь.
Первая помощь. «Вхождение» в приступ.
Поддержите руками падающего человека, опустите его здесь же на пол или усадите на лавочку, стул и т.п..
Если человек находится в опасном месте, например, на перекрёстке или рядом с обрывом, приподняв голову, взяв его под мышки, переместите его немного в сторону от опасного места.
Первая помощь. Начало приступа.
Присядьте рядом с человеком и придерживайте самое важное — голову человека, удобнее всего это делать, зажав голову лежащего между своими коленями и придерживая её сверху руками. Конечности можно не фиксировать, амплитудных движений они делать не будут, и если изначально человек лежит достаточно удобно, то травм себе он нанести не сможет. Других людей рядом не требуется, попросите их отойти.
Других людей рядом не требуется, попросите их отойти.
Первая помощь. Основная фаза приступа.
Придерживая голову, приготовьте сложенный носовой платок или часть одежды человека. Это может потребоваться для вытирания слюны и если рот открыт, то можно вставить кусочек этой материи, сложенный в несколько слоев, между зубами, это предотвратит прикусывание языка, щеки или даже повреждение зубов друг об друга во время судорог.
Если челюсти сомкнуты плотно, не надо пытаться силой открывать рот (это вероятнее всего не получится и может травмировать ротовую полость больного или же собственные руки оказывающего помощь).
При усиленном слюноотделении продолжайте удерживать голову человека, но поверните её набок, для того чтобы слюна могла стекать на пол через уголок рта и не попадала в дыхательные пути. Ничего страшного, если немного слюны будет попадать на одежду или руки.
Первая помощь. Выход из приступа.
Сохраняйте полное спокойствие, приступ с остановкой дыхания может длиться несколько минут, запоминайте последовательность симптомов приступа, чтобы потом описать их врачу.
После окончания судорог и расслабления тела необходимо положить пострадавшего в так называемое восстановительное положение — на бок, это необходимо для предотвращения западения корня языка и затруднения дыхания при этом.
При пострадавшем могут оказаться лекарства, но использовать их можно только по непосредственной просьбе пострадавшего, в ином случае это небезопасно, вплоть до возможной уголовной ответственности за причинение вреда здоровью. В подавляющем большинстве случаев выход из приступа должен происходить естественным путем, а необходимое лекарство или их смесь и дозу подберёт сам человек после выхода из приступа. Обыскивать человека в поисках инструкций и лекарств не стоит, так как это не является необходимым, а только вызовет нездоровую реакцию окружающих.
В редких случаях выход из приступа может сопровождаться непроизвольным мочеиспусканием, при этом у человека в это время ещё продолжаются судороги, а сознание в полной мере к нему не вернулось. Вежливо попросите других людей отойти и разойтись, придерживайте голову и плечи человека и слабо препятствуйте ему вставать. Позже человек сможет прикрыться, например, непрозрачным пакетом.
Позже человек сможет прикрыться, например, непрозрачным пакетом.
Иногда на выходе из приступа, ещё при редких судорогах человек пытается встать и начать ходить. Если Вы сможете удерживать подобного рода спонтанные порывы, и место не представляет опасности, например, в виде дороги рядом, обрыва и пр., позвольте человеку, не прилагая с Вашей стороны помощи, встать и пройдитесь с ним, крепко придерживая его. Если место представляет опасность, то до полного прекращения судорог или полного возвращения сознания не позволяйте ему вставать.
Обычно по прошествии десятка минут после приступа человек полностью приходит в своё нормальное состояние, и первая помощь ему больше не нужна. Предоставьте человеку самому принять решение о необходимости обращаться за медицинской помощью, после выхода из приступа в этом иногда уже нет необходимости. Есть люди, у которых приступы случаются несколько раз в день, и при этом они являются совершенно полноценными членами общества.
Общие замечания.

Часто молодым людям значительно больше, чем приступ доставляет неудобство внимание к этому происшествию со стороны других людей. Случаи приступа при некоторых раздражителях и внешних обстоятельствах могут случиться у многих, предварительно застраховаться от этого современная медицина не позволяет.
Человека, у которого приступ уже завершается, не стоит делать фокусом общего внимания, даже если при выходе из приступа человек издает непроизвольные судорожные крики, Вы могли бы, придерживая голову человека, например, спокойно читать что-нибудь с мобильного устройства; это помогает уменьшить стресс, придаёт уверенность человеку, выходящему из приступа, а также успокаивает зевак и побуждает их расходиться.
Скорую помощь необходимо вызывать только в случае повторного приступа, наступление которого свидетельствует об обострении заболевания и о необходимости госпитализации, так как за вторым подряд приступом могут последовать дальнейшие. При общении с оператором достаточно сообщить пол и примерный возраст пострадавшего, на вопрос: «Что случилось?» ответить: «Повторный приступ эпилепсии», назвать адрес и крупные неподвижные ориентиры, по просьбе оператора сообщить данные о себе. Также скорую следует вызывать если:
Также скорую следует вызывать если:
- приступ длится более 3 минут;
- после приступа пострадавший не приходит в сознание более 10 минут;
- приступ произошёл впервые;
- приступ случился у ребенка или у пожилого человека;
- приступ произошёл у беременной женщины;
- во время приступа пострадавший получил травмы.
Эпилепсия в вопросах и ответах
Эпилепсия — это одно из самых распространенных неврологических заболеваний в глобальных масштабах. Что предшествует эпилепсии и, можно ли ее лечить?
Признаки эпилепсии
Первые признаки заболевания, как правило, появляются в возрасте от 5 — 15 лет.
Наиболее характерным симптомом является судорожный припадок, который возникает внезапно. Иногда за несколько дней до припадка, можно установить его приближение, по возникновению предвестников – головной боли, нарушения сна, ухудшения аппетита, повышенной раздражительности.
Больной теряет сознание, падает. Возникают тонические судороги, человек напряжен, конечности вытягиваются, голова запрокидывается, задерживается дыхание. Эта фаза длится 15-20 секунд, после чего появляются клонические судороги. Последние представляют собой подергивания мышц шеи, конечностей и туловища. Характерно хриплое громкое дыхание, синюшность кожных покровов, западение языка, выделение изо рта пены. Фаза длится несколько минут, после чего мышцы расслабляются и состояние стабилизируется.
Эта фаза длится 15-20 секунд, после чего появляются клонические судороги. Последние представляют собой подергивания мышц шеи, конечностей и туловища. Характерно хриплое громкое дыхание, синюшность кожных покровов, западение языка, выделение изо рта пены. Фаза длится несколько минут, после чего мышцы расслабляются и состояние стабилизируется.
Кроме больших припадков у больных бывают судорожные приступы, во время которых они на несколько секунд теряют сознание, но не падают.
Кто предрасположен к приступам эпилепсии среди детей и взрослых?
• Люди, имеющие заболевания головного мозга: опухоли, травмы, абсцессы.
• Люди с черепно-мозговыми травмами.
• Люди, перенесшие воспалительные заболевания головного мозга и оболочек.
• Люди после инсульта.
• Злоупотребляющие алкоголем другими токсическими веществами.
• Люди, ближайшие родственники которых страдают эпилепсией.
Каковы причины эпилепсии?
По статистике, более 50% людей с эпилепсией, имеют идиопатическую форму заболевания, то есть с неустановленной причиной.
Эпилепсия, причина возникновения которой известна, называется вторичной или симптоматической эпилепсией.
Причины вторичной эпилепсии:
• Травматические поражения мозга
• Опухоли головного мозга
• Абсцессы
• Менингиты и энцефалиты
• Субарахноидальные и внутримозговые кровоизлияния
• Интоксикации алкоголем, ртутью, углекислым газом, свинцом и др.
• Генетические факторы
Что делать при приступе эпилепсии?
Если вы оказались рядом, лучшей помощью будет ваше спокойствие и соблюдение правил.
Во время приступа больного нельзя переносить, кроме тех случаев, когда ему может угрожать опасность, например, на проезжей части, возле огня, на лестнице или в воде.
При повышенном слюноотделении и рвоте больного надо положить на бок или повернуть его голову на бок. Делать это следует мягко, не применяя силу.
Не пытайтесь ограничивать движения человека.
Не пытайтесь открыть рот человека, даже если произошло прикусывание языка: это может привести к травме зубов, слизистой полости рта, верхней и нижней челюстей и самого языка. Важно понимать, что прикусывание языка возникает в самом начале приступа. Если больной прикусил язык или щёку, то травма уже произошла. Дальнейшие попытки открыть рот бесполезны и могут привести к травмам слизистой полости рта.
Важно понимать, что прикусывание языка возникает в самом начале приступа. Если больной прикусил язык или щёку, то травма уже произошла. Дальнейшие попытки открыть рот бесполезны и могут привести к травмам слизистой полости рта.
Нужно подождать, когда закончится приступ, находясь рядом с больным и внимательно наблюдая за его состоянием, чтобы правильно и полно описать проявления приступа врачу.
Очень важно засечь время, когда начался приступ, поскольку длительность приступа или серий приступов, приближающаяся к 30 минутам, означает, что больной входит в угрожающее его жизни состояние — эпилептический статус. В этой ситуации необходимо вызвать скорую помощь.
После приступа, как правило, больной чувствует слабость, истощение или засыпает. В этом случае не надо его тревожить, чтобы дать возможность восстановиться нервным клеткам. Нужно убедиться, что приступ закончился и у больного наступил постприступный сон. Пациент без сознания, не реагирует на окружающих, «не пробуждается»; пациент после приступа реагирует как человек, которому «мешают спать». Необходимо оставаться рядом с больным и дождаться, когда закончится период спутанности сознания и сознание полностью восстановится.
Необходимо оставаться рядом с больным и дождаться, когда закончится период спутанности сознания и сознание полностью восстановится.
Что может спровоцировать приступ эпилепсии?
Обычно приступы возникают без предшествующих факторов (случайно) и полностью. непредсказуемы. Некоторые пациенты замечают определенные состояния, которые могут провоцировать возникновение приступов. После выявления провоцирующих факторов можно принять меры по их избеганию, что будет способствовать снижению частоты эпилептических приступов в дальнейшем. Примерами факторов, провоцирующих приступы у некоторых пациентов, являются мелькающий свет, ограничение сна, стрессовые ситуации, прием алкоголя или некоторых лекарств.
Женщины, страдающие эпилепсией, часто жалуются на повышение частоты приступов во время менструации, что, вероятно связанно с гормональными изменениями и задержкой жидкости.
Как лечить эпилепсию?
Благодаря успехам современной фармакотерапии в 70-75% случаев возможен полный контроль приступов. Таким образом, большинство эпилепсий являются лечимыми и излечимыми заболеваниями. Однако необходимо помнить, что разные формы эпилепсий имеют различное течение и прогноз. Существуют труднокурабельные (плохо поддающиеся лечению) формы эпилепсий, которые характеризуются ранним началом заболевания (первые 3 года жизни), высокой частотой приступов, психомоторной задержкой, устойчивостью приступов к противосудорожной терапии. Врач и родственники должны понимать, что цели лечения благоприятных и катастрофических форм эпилепсий отличаются.
Таким образом, большинство эпилепсий являются лечимыми и излечимыми заболеваниями. Однако необходимо помнить, что разные формы эпилепсий имеют различное течение и прогноз. Существуют труднокурабельные (плохо поддающиеся лечению) формы эпилепсий, которые характеризуются ранним началом заболевания (первые 3 года жизни), высокой частотой приступов, психомоторной задержкой, устойчивостью приступов к противосудорожной терапии. Врач и родственники должны понимать, что цели лечения благоприятных и катастрофических форм эпилепсий отличаются.
Лечение эпилепсии должно быть комплексным и непрерывным. Важнейшим в лечении эпилепсии является прием противосудорожных препаратов, которые снижают частоту припадков, или полностью их устраняют.
#нацпроектдемография89
G 40.9 – Эпилепсия неуточненная – пример написания карты вызова
Пациент, 34 года
Повод к вызову – Без сознания (причина неизвестна)
Жалобы, анамнез заболевания
Жалоб на момент осмотра не предъявляет, произошедшего не помнит. Находится в общественном месте (магазине), сидит на полу.
Находится в общественном месте (магазине), сидит на полу.
Со слов окружающих, около 10 минут назад был приступ тонико-клонических судорог с потерей сознания, пеной изо рта. Лечение не предпринимали. Подобные состояния не впервые, ранее обращался в 03 с эпиприпадками.
Анамнез жизни
Эпилепсия, находится на амбулаторном учете. Регулярно принимает противосудорожные препараты.
Комфортное АД – не поясняет.
Физикальное обследование
Состояние – средней тяжести;
Сознание – оглушенность, шкала Глазго – 13 баллов, поведение – заторможен;
Зрачки – нормальные, D = S, реакция на свет – живая, пареза взора нет, нистагм горизонтальный;
Кожные покровы – физиологической окраски, сухие, чистые;
Тоны сердца – ясные, ритмичные, шумов нет. Пульс на периферических артериях – удовлетворительных качеств, ритмичный;
Нервная система – менингеальных симптомов нет, тонус мышц повышен D = S, очаговой неврологической симптоматики нет;
Зев – спокойный, миндалины нормальные;
Экскурсия грудной клетки – нормальная, тип дыхания – нормальный, перкуссия – легочной звук, аускультация –везикулярное дыхание, одышки нет;
Периферические отеки отсутствуют;
Язык – чистый, влажный. Живот – мягкий, безболезненный, участвует в акте дыхания, симптомов раздражения брюшины нет, печень не увеличена, стул – оформлен, 1 раз в день;
Живот – мягкий, безболезненный, участвует в акте дыхания, симптомов раздражения брюшины нет, печень не увеличена, стул – оформлен, 1 раз в день;
Мочеотделение – нормальное, ССПО – отрицательный.
Основная патология
Сознание угнетено до оглушенности, заторможен, неадекватен, дезориентирован в пространстве и времени. На языке следы укусов. Следы непроизвольного мочеиспускания. Постепенное восстановление сознания во время осмотра. Следов травмы головы не обнаружено.
| время | 17-30 | 17-50 | 18-10 | Пр. покой | ||
| ЧДД | 16 | 16 | 16 | 16 | ||
| Пульс | 86 | 84 | 76 | 72 | ||
| ЧСС | 86 | 84 | 76 | 72 | ||
| АД | 150/90 | 130/80 | 130/80 | 130/80 | ||
Темп. ºС ºС | 36,6 | |||||
| SpO2 | 97 | 97 | 97 | 97 |
Глюкометрия – 7,5 ммоль/л
Электрокардиография
17-35 – Ритм синусовый 86 в минуту. Признаков острой коронарной патологии нет. Архива ЭКГ нет.
Диагноз бригады СМП
Эпилепсия, неясного генеза, состояние после приступа.
Лечебные мероприятия
- 17-39 – Sol. MgSO4 25% – 10 ml в/в
- госпитализация в неврологическое отделение ГБ.
Результат лечения
Улучшение. Полное восстановление сознания. За время транспортировки судорожный синдром не возобновлялся.
Публикации в СМИ
Эпилепсия — хроническое заболевание головного мозга, характеризующееся повторными припадками, возникающими в результате чрезмерной электрической активности группы нейронов головного мозга.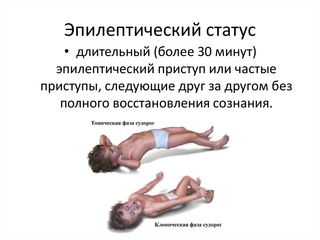
Заболеваемость 16,2 на 100 000 населения в 2001 г.
Этиология • Идиопатическая (первичная, эссенциальная, криптогенная) эпилепсия — наблюдают у 75% больных • Симптоматическая (вторичная) эпилепсия •• Метаболические нарушения ••• Гипогликемия ••• Гипопаратиреоз ••• Фенилкетонурия •• Заболевания сосудов и инсульт ••• Инфаркт головного мозга ••• Сосудистая мальформация ••• Васкулит ••• Внутримозговые кровоизлияния •• Объёмные процессы в головном мозге ••• Новообразования ••• Внутричерепные кровоизлияния ••• Гематомы •• Врождённые дефекты мозга •• Травмы головного мозга ••• Перелом черепа ••• Родовая травма •• Гипоксия головного мозга ••• Наркоз ••• Отравление угарным газом ••• Задержка дыхания •• Инфекция ЦНС ••• Менингит ••• ВИЧ-инфекция ••• Абсцесс мозга ••• Энцефалит ••• Нейросифилис ••• Бешенство ••• Столбняк ••• Злокачественная малярия ••• Токсоплазмоз ••• Цистицеркоз мозга •• ЛС и токсические агенты ••• Камфора ••• Хлорохин ••• Коразол ••• Стрихнин ••• Пикротоксин ••• Свинец ••• Алкоголь ••• Кокаин •• Анафилактическая реакция •• Абстинентный синдром после ••• Противосудорожной терапии ••• Приёма транквилизаторы ••• Длительного приёма алкоголя •• Отёк мозга ••• Гипертензивная энцефалопатия ••• Эклампсия •• Гиперпирексия ••• Острые инфекции ••• Тепловой удар.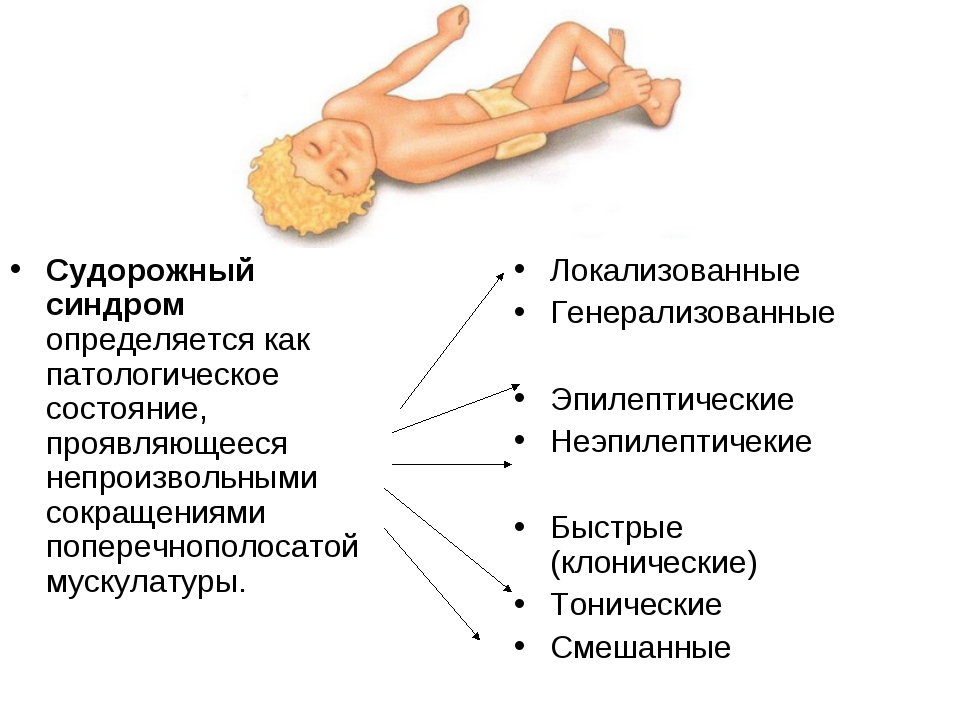
Генетические аспекты. Зарегистрировано множество генных дефектов (преимущественно компонентов ионных каналов, также субъединиц никотиновых рецепторов ацетилхолина), фенотипически реализуемых в виде судорожных припадков.
Международная классификация эпилепсий, эпилептических синдромов и родственных пароксизмальных состояний (1989)
• Локализуемая (локальная, фокальная, парциальная) эпилепсия •• Идиопатическая с возраст-зависимым началом ••• Доброкачественная детская эпилепсия с центровисочными спайками (роландическая) ••• Детская эпилепсия с затылочными пароксизмами ••• Первичная эпилепсия чтения •• Симптоматическая ••• Хроническая прогрессирующая эпилепсия Кожевникова (Epilepsia partialis continua) ••• Синдромы, характеризующиеся специфическими способами вызывания припадков ••• Различные синдромы, основанные на типах припадков и анатомической локализации очагов (лобная, височная, теменная, затылочная)
• Генерализованная эпилепсия и синдромы •• Идиопатическая с возраст-зависимым началом ••• Доброкачественные семейные судороги новорождённых ••• Доброкачественные судороги новорождённых ••• Доброкачественная миоклоническая эпилепсия раннего младенческого возраста ••• Детская абсансная эпилепсия (пикнолепсия) ••• Юношеская абсансная эпилепсия ••• Юношеская миоклоническая эпилепсия ••• Эпилепсия с генерализованными судорожными припадками пробуждения ••• Другие формы идиопатической генерализованной эпилепсии ••• Эпилепсия с припадками, вызываемыми специфическими способами (чаще фотосенситивная эпилепсия) •• Криптогенная или симптоматическая ••• Синдром Уэста (инфантильные спазмы) ••• Синдром Леннокса–Гасто ••• Эпилепсия с миоклонически-астатическими припадками ••• Эпилепсия с миоклоническими абсансами •• Симптоматическая ••• Неспецифической этиологии (ранняя миоклоническая энцефалопатия, ранняя младенческая эпилептическая энцефалопатия с феноменом «вспышка–угнетение» на ЭЭГ [синдром Отахары], другие формы симптоматической генерализованной эпилепсии) ••• Специфические синдромы: эпилептические припадки, осложняющие другие болезненные состояния
• Эпилепсия и синдромы, чётко не классифицируемые как фокальные и генерализованные •• С генерализованными и парциальными проявлениями ••• Судороги новорождённых ••• Тяжёлая миоклоническая эпилепсия раннего детского возраста ••• Эпилепсия с непрерывными комплексами «спайк–волна» во время медленного сна ••• Приобретённая эпилептическая афазия (синдром Ландау–Клеффнера) ••• Другие неклассифицируемые формы эпилепсии •• Припадки, не имеющие чётких генерализованных или парциальных признаков
• Специфические синдромы •• Ситуационно обусловленные приступы ••• Фебрильные судороги ••• Припадки, возникающие при острых метаболических или токсических нарушениях •• Изолированные припадки или изолированный эпилептический статус
Классификация эпилептических припадков • Парциальные (фокальные, локальные) припадки •• Простые парциальные припадки (сознание сохранено) ••• С двигательными нарушениями (включая джексоновскую эпилепсию) ••• С соматосенсорными и специфическими сенсорными симптомами (галлюцинозом) ••• С вегетативными признаками ••• С психическими симптомами (дисфазический, дисмнезический, познавательный и аффективный симптомы) •• Cложные парциальные припадки ••• Простые парциальные припадки, за которыми следуют нарушения сознания ••• Только нарушение сознания • Генерализованные припадки (сознание нарушено) •• Абсансы (фр. absence — отсутствие, petit mal — малый эпилептический припадок) ••• Только с нарушением сознания ••• С клоническим компонентом ••• С атоническим компонентом ••• С тоническим компонентом ••• С автоматизмами ••• С вегетативным компонентом •• Миоклонические припадки •• Клонические припадки •• Тонические припадки •• Тоникоклонические припадки (grand mal — большой судорожный припадок) •• Атонические припадки • Фебрильные припадки (судороги) — генерализованные судороги, возникающие в возрасте от 3 мес до 5 лет на фоне повышения температуры тела и не обусловленные какими-либо другими причинами • Эпилептический статус • Неклассифицируемые припадки.
absence — отсутствие, petit mal — малый эпилептический припадок) ••• Только с нарушением сознания ••• С клоническим компонентом ••• С атоническим компонентом ••• С тоническим компонентом ••• С автоматизмами ••• С вегетативным компонентом •• Миоклонические припадки •• Клонические припадки •• Тонические припадки •• Тоникоклонические припадки (grand mal — большой судорожный припадок) •• Атонические припадки • Фебрильные припадки (судороги) — генерализованные судороги, возникающие в возрасте от 3 мес до 5 лет на фоне повышения температуры тела и не обусловленные какими-либо другими причинами • Эпилептический статус • Неклассифицируемые припадки.
Клиническая картина
• Общие симптомы •• Припадки часто обусловлены инфекционным заболеванием, клинически проявляющейся лихорадкой •• Очаговая неврологическая симптоматика характерна для опухолей головного мозга или любого другого локализованного поражения •• Отёк диска зрительного нерва указывает на повышение ВЧД •• Очаги кровоизлияний на глазном дне характерны для артериальной гипертензии •• Головная боль.
• Генерализованный припадок всегда сопровождается нарушением сознания. Выделяют первично-генерализованные (двустороннее вовлечение коры головного мозга) и вторично-генерализованные (локальное вовлечение коры с последующим двусторонним распространением) припадки •• Абсансы (petit mal) — первично-генерализованные бессудорожные припадки в виде кратковременной потери сознания продолжительностью от 10 до 30 с с минимальной двигательной активностью (мигание, миоклонические подёргивания с частотой 3 Гц) ••• Пациент неожиданно прекращает свою активность на время атаки и возобновляет её сразу же после припадка ••• Абсансы могут возникать несколько р/сут, часто в те моменты, когда пациент спокойно сидит. Редко припадки возникают во время физических упражнений ••• Абсансы генетически детерминированы, их наблюдают преимущественно у детей, они никогда не начинаются после 20 лет ••• В интервалах между припадками пациенты абсолютно нормальны •• Клоникотонические припадки (grand mal, большие судорожные припадки) — классические эпилептические конвульсии ••• Судороги могут начинаться с ауры (неприятные ощущения в эпигастральной области, непроизвольные движения головы, зрительные и слуховые галлюцинации и т. д.), за которой следуют выкрик, потеря сознания и падение пациента ••• За короткой фазой тонических сокращений следует фаза клонических судорог, охватывающих мышцы конечностей, туловища и головы ••• Могут произойти непроизвольные мочеиспускание и дефекация ••• ЭЭГ: генерализованная эпиактивность или спайки и медленные волны ••• Длительность припадка — 2–5 мин ••• Припадку могут предшествовать продромальные изменения настроения ••• Послеприпадочное состояние нередко проявляется спутанностью сознания, глубоким сном, головной и мышечной болью ••• Припадки могут возникнуть в любом возрасте •• Миоклонические припадки сопровождаются неожиданными подёргиваниями мышц конечностей или туловища; как правило, наблюдают при нарушениях метаболизма, дегенеративных заболеваниях, энцефалитах •• Атонические и акинетические эпилептические припадки — первично-генерализованные кратковременные припадки, наблюдаемые у детей и характеризующиеся резкой потерей сознания и мышечного тонуса, в результате чего ребёнок падает.
д.), за которой следуют выкрик, потеря сознания и падение пациента ••• За короткой фазой тонических сокращений следует фаза клонических судорог, охватывающих мышцы конечностей, туловища и головы ••• Могут произойти непроизвольные мочеиспускание и дефекация ••• ЭЭГ: генерализованная эпиактивность или спайки и медленные волны ••• Длительность припадка — 2–5 мин ••• Припадку могут предшествовать продромальные изменения настроения ••• Послеприпадочное состояние нередко проявляется спутанностью сознания, глубоким сном, головной и мышечной болью ••• Припадки могут возникнуть в любом возрасте •• Миоклонические припадки сопровождаются неожиданными подёргиваниями мышц конечностей или туловища; как правило, наблюдают при нарушениях метаболизма, дегенеративных заболеваниях, энцефалитах •• Атонические и акинетические эпилептические припадки — первично-генерализованные кратковременные припадки, наблюдаемые у детей и характеризующиеся резкой потерей сознания и мышечного тонуса, в результате чего ребёнок падает. Внезапное падение нередко приводит к травме •• Салаамовы припадки (кивательные судороги, судороги приветствия) — первично-генерализованные припадки, проявляющиеся в резком сгибании рук, туловища и разгибании ног ••• Припадки продолжаются несколько секунд, но могут повторяться несколько раз в день ••• Наблюдаются в первые 3 года жизни, после чего часто замещаются другими формами припадков ••• В качестве причины припадков обычно чётко выявляют повреждение мозга.
Внезапное падение нередко приводит к травме •• Салаамовы припадки (кивательные судороги, судороги приветствия) — первично-генерализованные припадки, проявляющиеся в резком сгибании рук, туловища и разгибании ног ••• Припадки продолжаются несколько секунд, но могут повторяться несколько раз в день ••• Наблюдаются в первые 3 года жизни, после чего часто замещаются другими формами припадков ••• В качестве причины припадков обычно чётко выявляют повреждение мозга.
• Парциальный припадок •• Простые парциальные припадки начинаются со специфических фокальных моторных, сенсорных или психомоторных явлений без нарушения сознания ••• Проявляются изолированной тонической или клонической активностью или преходящими сенсорными нарушениями ••• Эпилептическая активность может последовательно вовлекать участки тела — джексоновский припадок (например, начинаясь на лице, вовлекать руку, затем ногу) или иметь постоянные локальные проявления, а затем генерализоваться (кожевниковская эпилепсия) ••• Часто предшествуют сложным или генерализованным припадкам ••• ЭЭГ: фокальная эпиактивность — спайки, ассоциированные с медленными волнами, во время припадка, а иногда и в межприступном периоде •• Cложный парциальный (психомоторный) припадок может возникнуть в любом возрасте и обычно связан с органическими изменениями ••• Припадку часто предшествует аура, вслед за которой следует нарушение сознания. Аура включает галлюцинации (обонятельные, вкусовые, слуховые, зрительные) или сложные иллюзии (типа dеjа vu — уже виденное, jamais vu — никогда не виденное). Нередко припадок протекает без ауры ••• В начале припадка пациент может пошатываться, совершать автоматические бесполезные движения, издавать нечленораздельные звуки; он не понимает речь и иногда активно сопротивляется оказываемой помощи ••• Пациент на 1–2 мин теряет контакт с окружающими ••• Тошнота или рвота, локальные сенсорные или моторные проявления обычно сопровождают сложные припадки ••• Спутанность сознания обычно продолжается 1–2 мин после завершения припадка ••• У некоторых пациентов развивается психомоторный эпилептический статус — больной находится в состоянии спутанного или заторможённого сознания на протяжении часов или дней ••• ЭЭГ: эпиактивность в височной или лобно-височной областях.
Аура включает галлюцинации (обонятельные, вкусовые, слуховые, зрительные) или сложные иллюзии (типа dеjа vu — уже виденное, jamais vu — никогда не виденное). Нередко припадок протекает без ауры ••• В начале припадка пациент может пошатываться, совершать автоматические бесполезные движения, издавать нечленораздельные звуки; он не понимает речь и иногда активно сопротивляется оказываемой помощи ••• Пациент на 1–2 мин теряет контакт с окружающими ••• Тошнота или рвота, локальные сенсорные или моторные проявления обычно сопровождают сложные припадки ••• Спутанность сознания обычно продолжается 1–2 мин после завершения припадка ••• У некоторых пациентов развивается психомоторный эпилептический статус — больной находится в состоянии спутанного или заторможённого сознания на протяжении часов или дней ••• ЭЭГ: эпиактивность в височной или лобно-височной областях.
• Фебрильная судорога •• Проявляется в возрасте от 3 мес до 5 лет •• Припадки возникают на фоне лихорадки •• Страдает до 4% детей, определена генетическая предрасположенность •• Доброкачественные (простые) припадки — короткие, единичные, генерализованные; осложнённые — либо фокальные, длящиеся более 15 мин, либо возникающие 2 или более раз в течение 24 ч •• У 2% детей позднее развивается эпилепсия, вероятность возникновения эпилепсии выше у детей с осложнёнными фебрильными припадками.
• Эпилептический статус (непрерывный эпилептический припадок) •• Моторные, сенсорные и психические припадки следуют друг за другом, сознание в промежутках между припадками полностью не восстанавливается •• Клоникотонический эпилептический статус может длиться часами или днями, часто заканчивается смертельным исходом. Возникает спонтанно или в результате слишком быстрой отмены противосудорожных препаратов •• Парциальная продолжительная эпилепсия — форма редких фокальных (обычно в руках или лице) моторных припадков, повторяющихся с интервалами в несколько секунд или минут, длящихся дни и недели.
• Эпилептические психозы •• Могут возникать остро после одного или серии припадков или постепенно при отсутствии связи с припадками •• В клинической картине наблюдают весь спектр психотических расстройств: галлюцинаторно-параноидные, аффективно-параноидные, кататонические и другие синдромы •• Характерны эмоциональная насыщенность переживаний, ярость, экстаз •• Бред, как правило, грандиозен по содержанию (больные считают себя великими миссионерами, властелинами космоса, или, наоборот, великими грешниками) •• Часто наблюдают эпизоды выраженного психомоторного возбуждения с агрессией и разрушительными действиями •• Часто клиническая картина напоминает приступ шизофрении •• Длительность варьирует от нескольких недель до нескольких лет.
• Хронические изменения личности при эпилепсии •• Выражены тем сильнее, чем раньше началось заболевание •• Характерны чрезмерная сентиментальность, подобострастное отношение к лицам, от которых зависят больные, подозрительность, злопамятность, излишние педантизм и стремление к порядку, в тяжёлых случаях — мстительность, жестокость, вспышки гнева по незначительным поводам •• Речь замедленная, стереотипная, обстоятельная, больные с трудом переключаются с одной темы разговора на другую •• При злокачественном течении эпилепсии развивается слабоумие: снижение интеллекта, ограничение круга интересов своим здоровьем и потребностям, избирательное снижение памяти (хорошо помнят только то, что касается их личности), в тяжёлых случаях — отсутствие критики, нелепое поведение, расторможённость инстинктов, жестокость, агрессивность.
Лабораторные исследования • Анализ периферической крови •• Изменения, характерные для острого инфекционного процесса •• Признаки метаболических нарушений — изменение содержания глюкозы, натрия, калия, кальция, фосфора, магния, мочевины и др. • Определение содержания в плазме крови ЛС (в т.ч. противосудорожных препаратов) и токсических веществ (чаще алкоголя).
Инструментальные исследования • ЭЭГ — чувствительность, специфичность и объём исследований зависят от факторов, лежащих в основе заболеваний, и анатомической локализации очага припадка • 24‑часовую ЭЭГ используют для продолжительного наблюдения за активностью коры головного мозга • МРТ и КТ головного мозга позволяют определить наличие очаговых изменений вещества головного мозга. При локализации очага в лобной и височной долях часто возникают генерализованные судороги • Препараты, влияющие на результаты •• Противосудорожная терапия может изменять результаты ЭЭГ •• Концентрация в крови антиконвульсантов может изменяться в результате приёма таких препаратов, как эритромицин, сульфаниламиды, варфарин, циметидин, а также при употреблении алкоголя.
Дифференциальная диагностика подразумевает выяснение причины эпилептического припадка (см. Этиология) и других сходных по клиническим проявлениям заболеваний • Нарколепсия • Мигрень • Обморок • Симуляция эпилептического приступа • Шизофрения (при эпилептических психозах) • Деменция.
ЛЕЧЕНИЕ
Режим амбулаторный, за исключением эпилептического статуса.
Тактика ведения
• Купирование эпилептического припадка с помощью комбинации противосудорожных препаратов. Во время приступа необходимо следить за проходимостью дыхательных путей, принять меры для профилактики прикусывания и западения языка и защиты больного от травм.
• Профилактическое лечение •• Коррекция обратимых расстройств (метаболических нарушений, артериальной гипертензии, лихорадки, абстинентного синдрома) •• Выбор противосудорожного средства зависит от типа судорожного припадка и побочных эффектов •• Следует назначать наименьшее количество ЛС в наиболее упрощённой схеме приёма •• Профилактически противосудорожные средства принимают также при стрессовых ситуациях •• Содержание противосудорожного препарата в крови определяют: ••• при первичном назначении (через 2 нед) ••• при назначение ЛС, вступающих в лекарственное взаимодействие ••• при неэффективности лечения ••• при появлении симптомов интоксикации.
• При необходимости показано хирургическое лечение.
• Фебрильные припадки •• Снижение температуры тела •• При частых фебрильных припадках возможно профилактическое введение диазепама — 0,33 мг/кг каждые 8 ч сразу после повышения температуры тела, приём следует продолжать в течение 24 ч после нормализации температуры тела.
Препараты выбора
• Генерализованные припадки •• Клоникотонические припадки (grand mal) ••• Фенитоин 200–400 мг/сут в 1–3 приёма (терапевтическая концентрация в крови — 10–20 мкг/мл) ••• Фенобарбитал 100–200 мг/сут в 1–2 приёма (10–30 мкг/мл) ••• Карбамазепин 600–1 200 мг/сут в 2–4 приёма (4–12 мкг/мл) ••• Вальпроевая кислота 750–1 000 мг/сут в 1–3 приёма; начинают с 15 мг/кг/сут, повышают дозу в течение недели на 5–10 мг/кг/сут до 60 мг/кг/сут (50–150 мкг/мл) •• Абсансы ••• Этосуксимид 500–1 500 мг/сут в 1–2 приёма (терапевтическая концентрация в крови — 40–100 мкг/мл) ••• Вальпроевая кислота ••• Клоназепам 0,01–0,03 мг/кг/сут с постепенным повышением до 0,1–0,2 мг/кг/сут (до 20 мг/сут) в 2–3 приёма (20–80 нг/мл) ••• Оксазолидиндионы (триметадион) назначают лишь при неэффективности или противопоказаниях к применению других препаратов •• Миоклонические припадки ••• Вальпроевая кислота ••• Клоназепам •• Абстинентные эпилептические припадки (синдром отмены барбитуратов или алкоголя) ••• Фенитоин для купирования острого приступа ••• Препараты магния для предупреждения припадков при алкогольной абстиненции.
• Парциальные припадки ••• Фенитоин ••• Карбамазепин.
• При психозе (в зависимости от ведущего клинического синдрома) — нейролептики, антидепрессанты, препараты лития, транквилизаторы.
• При эпилептическом статусе •• Тиамин 100 мг в/в •• Глюкоза 25–50 г в/в струйно (детям 1 г/кг) •• Диазепам 10–20 мг в/в или 10 мг в/в каждые 15 мин в течение 1 ч (детям — до 0,3 мг/кг в/в) •• Для предупреждения повторных приступов вводят фенитоин 500 мг в/в со скоростью 50 мг/мин, затем 500 мг по 100 мг в течение 30 мин (детям — по 10 мг/кг в/в дважды через 30 мин) •• При неэффективности фенитоина — фенобарбитал 90–120 мг в/в, можно повторно каждые 10–15 мин до 1000 мг (детям — 10 мг/кг, повторно — до 25 мг/кг) или тиопентал натрия 2–4 мг/кг в/в, затем постоянная инфузия со скоростью 2–8 мг/кг/ч •• Диазепам, барбитураты вводят при возможности интубации трахеи.
Оперативное лечение. Резекция височной доли, иссечение кортикального эпилептического очага и рассечение мозолистого тела могут уменьшить частоту и выраженность припадков у некоторых пациентов.
Течение и прогноз • Идиопатическая эпилепсия — прогноз относительно благоприятный, частота приступов с возрастом уменьшается. Припадки относительно легко поддаются противосудорожной терапии • Симптоматическая эпилепсия — прогноз менее благоприятен. Припадки гораздо труднее поддаются лечению. При сложных парциальных припадках в межприступный период довольно часто возникают расстройства психики, не зависящие от частоты припадков • При эпилептическом статусе смертность составляет 6–18% (3–6% у детей) случаев. Прогноз ухудшается с удлинением припадков. Смертность при припадках, длящихся более 12 ч, составляет 80% • При отсутствии припадков более 2 лет можно постепенно прекратить приём противосудорожных препаратов. Возобновление припадков через 3 года после отмены препаратов отмечают у 33% больных.
Наблюдение • Регулярный контроль за концентрацией в крови противосудорожных препаратов (см. Тактика ведения) • Наблюдение за возможным побочным действием ЛС и их профилактика.
Беременность • Риск врождённых аномалий увеличивается в 2 раза при приёме беременной противосудорожных препаратов, поэтому на весь период беременности, а особенно в I триместре, рекомендуют снизить их дозу • Если при снижении дозы противосудорожных препаратов возник приступ, особенно большой эпилептический припадок, дозу необходимо немедленно увеличить • Для уменьшения риска врождённых аномалий на фоне противосудорожной терапии рекомендован приём фолиевой кислоты • Грудное вскармливание при приёме матерью противосудорожных средств не противопоказано, но необходимо следить за концентрацией препарата в крови матери.
Возрастные особенности • Идиопатическая эпилепсия обычно начинается в возрасте 2–14 лет • Припадки в возрасте до 2 лет обычно связаны с дефектами развития, родовой травмой или метаболическими нарушениями • В возрасте после 25 лет обычно возникает симптоматическая эпилепсия вследствие травмы, опухоли или другой органической патологии головного мозга.
МКБ-10 • G40 Эпилепсия • G41 Эпилептический статус
Примечание. Термин «салаамовы припадки» происходит от арабского salam — восточное церемониальное приветствие в виде низкого поклона.
Эпилепсия — NPISTANBUL Brain Hospital
Эпилепсия
Эпилепсия — это хроническое заболевание головного мозга, единственный или доминирующий признак которого — повторяющиеся эпилептические припадки.
Эпилепсия — довольно распространенное заболевание, которым страдает порядка 40 млн. человек по всему миру.
Легкие приступы эпилепсии могут выглядеть как моментальная кратковременная потеря связи с окружающим миром. Атаки могут сопровождаться легкими подергиваниями век, лица и часто бывают незаметны для окружающих. Может даже создаться впечатление, что человек на секунду как бы задумался. Все протекает так быстро, что окружающие ничего не замечают. Более того, даже сам человек может не знать, что у него только что случился приступ эпилепсии.
Симптомы болезни
Первые признаки заболевания, как правило, появляются в возрасте от 5 — 15 лет.
Наиболее характерным симптомом является судорожный припадок, который возникает внезапно. Иногда за несколько дней до припадка, можно установить его приближение, по возникновению предвестников – головной боли, нарушения сна, ухудшения аппетита, повышенной раздражительности.
Больной теряет сознание, падает. Возникают тонические судороги, человек напряжен, конечности вытягиваются, голова запрокидывается, задерживается дыхание. Эта фаза длится 15-20 секунд, после чего появляются клонические судороги. Последние представляют собой подергивания мышц шеи, конечностей и туловища. Характерно хриплое громкое дыхание, синюшность кожных покровов, западение языка, выделение изо рта пены. Фаза длится несколько минут, после чего мышцы расслабляются и состояние стабилизируется.
Кроме больших припадков у больных бывают судорожные приступы, во время которых они на несколько секунд теряют сознание, но не падают.
Типы припадков эпилепсии
Генерализованные (вовлекающие в патологическую импульсацию весь мозг)
Парциальные (с перевозбуждением конкретных, отдельных очагов коры и подкорки)
Формы эпилепсии
- Идиопатическая
Характерна для наследственно обусловленной болезни, проявляется у детей и юношей до полного полового созревания. Течение в основном доброкачественное, не сопровождающееся психическими нарушениями или отставанием в развитии.
Выявить возможно только при проведении ЭЭГ во время приступа.
Выделяют:
- Детский абсансный тип. Начинается в 4-10 лет с простых абсансов. Малыш на время «выключается» из мира, переставая реагировать на окружающий мир, любые раздражители. У некоторых детей переходит в классические приступы с судорогами и потерей сознания.
- Юношеский абсансный тип случается у подростков. В 50% случаев появляются простые абсансы, а в 50% – генерализованные тонико-клонические судороги. Случается один приступ с перерывом в несколько дней. У части пациентов ранее наблюдались судороги по повышенной температуре. Хорошо поддается лечению медикаментами.
- Эпилепсия с генерализованными приступами судорог начинающаяся в подростковом возрасте. Обусловлена генетической предрасположенностью. Частота припадков может быть различна: от 1 в месяц, до раза в год. При правильно подобранной терапии сводится до полной ремиссии без каких-либо припадков во взрослом возрасте.
- Синдром Янца. Отличается от других разновидностей эпилепсий высокой степенью повторяемости приступов. Проявляется подёргиваниями мышц различных частей тела (чаще всего верхней половины). Провоцируется эмоциональными всплесками, резким пробуждением, бессонницей, физическим воздействием.
- Роландическая эпилепсия проявляется в 80% случаев в возрасте от 2 до 10 лет. Представлена широким спектром приступов: моторными, вегетативными, сенсорными. Часто проявляются во сне или на грани засыпания. Считается доброкачественной, так как у большинства малышей за всю жизнь происходит всего несколько приступов. Как правило, проходит к 13 годам без лечения.
- Доброкачественные судороги новорожденных. Болезнь передается по наследству напрямую. Встречается редко. Проявляется подергиванием частей туловища, начиная с 4 недели жизни малыша. Изредка случаются полноценные судорожные приступы. Не лечится, так как в абсолютном большинстве случаев к годовалому возрасту все симптомы проходят.
- Симптоматическая
К этой категории относят эпиприпадки, возникшие из-за влияния внешних факторов на работу мозга: ЧМТ, алкоголизм, опухоли, инфекции, инсульты.
Конкретные проявления привязаны к пораженному участку головного мозга. Все они требуют сложного комплексного лечения.
Выделяют типы симптоматической эпилепсии:
- Лобно – долевая. Припадки склонны к частым повторениям, вплоть до эпистатуса. Протекают в ночное время во время сна. По продолжительности не превышают 30 секунд. Часто это сочетание физических проявлений в виде подёргивания частей тела, непроизвольного мочеиспускания со специфическими ощущениями. Больным часто кажется, что они окутаны паутиной.
- Теменная. Чаще всего результат ЧМТ или опухоли. Выражается в реалистичных ощущениях – галлюцинациях. Приступ длится не более 2 минут, но повторяется несколько раз в течение суток. Возможна потеря ориентации в пространстве.
- Височно-долевые поражения вызывают разнообразные симптомы: моторные, вторично генерализованные. Приступы длятся около 2 минут. Частота носит индивидуальный характер. Основная отличающая черта – наличие галлюцинаций, ощущения нереальности происходящего. В 30% случаев лечению не поддается, прогрессирует с формированием грубых расстройств личности и психики.
- Кожевниковская – тяжелый вариант, возникающий после перенесенных инфекционных заболеваний. Приступы могут длиться до нескольких суток. При этом подёргивания проявляются только в одной половине тела. После окончания припадка, пораженная часть тела расслабляется. При лечении в первую очередь необходимо избавиться от провоцирующей причины. В тяжелых случаях допускается хирургическое вмешательство.
- Затылочная. Характеризуется с возникающими проблемами со зрением во время приступов. Это могут быть галлюцинации, сужение полей зрения, темные пятна, временная слепота. После того, как все проходит, остается сильная головная боль. В запущенных случаях случаются генерализованные припадки.
Что делать во время приступа
- не пытаться насильно сдерживать судорожные движения;
- не пытаться разжимать зубы;
- не делать искусственного дыхания или массажа сердца, уложить человека с приступами на ровную поверхность и подложить ему под голову что-нибудь мягкое;
- не перемещать человека с того места, где случился приступ, если только оно не является опасным для жизни;
- повернуть голову лежащего больного на бок для предотвращения западания языка и попадания слюны в дыхательные пути, а в случаях возникновения рвоты осторожно повернуть на бок все тело.
После окончания приступа нужно дать человеку возможность спокойно прийти в себя и, при необходимости, выспаться. Нередко по завершению приступа может возникать спутанность сознания и слабость, и должно пройти некоторое время (обычно от 5 до 30 минут), после которого человек самостоятельно сможет встать.
Диагноcтика и лечение
Если у вас или у ваших близких был эпилептический припадок, необходимо как можно скорее обратиться к неврологу. Для создания более полной картины причин и характера приступа вам нужно будет также проконсультироваться у эпилептолога. Методом, позволяющим точно определить наличие этого заболевания, является электроэнцефалография (ЭЭГ). Для определения расположения эпилептогенного очага используют методы магнитно-резонансной и компьютерной томографии. Нередко под эпилептические припадки маскируются различные неэпилептические состояния, например, некоторые обмороки, нарушения сна и сознания. В таком случае для уточнения диагноза применяют метод видео ЭЭГ-мониторинга.
Современное медикаментозное лечение позволяет в 70% случаев полностью освободить человека от припадков. При отсутствии результата при лечении эпилепсии лекарственными средствами может быть назначена хирургическая операция.
Эпилепсия в вопросах и ответах —
Эпилепсия в вопросах и ответах
Эпилепсия — это одно из самых распространенных неврологических заболеваний в глобальных масштабах. Что предшествует эпилепсии и, можно ли ее лечить, мы узнали у врача-невролога ОКБ.
1. Назовите первые признаки эпилепсии?
Первые признаки заболевания, как правило, появляются в возрасте от 5 — 15 лет. Наиболее характерным симптомом является судорожный припадок, который возникает внезапно. Иногда за несколько дней до припадка, можно установить его приближение, по возникновению предвестников – головной боли, нарушения сна, ухудшения аппетита, повышенной раздражительности.
Больной теряет сознание, падает. Возникают тонические судороги, человек напряжен, конечности вытягиваются, голова запрокидывается, задерживается дыхание. Эта фаза длится 15-20 секунд, после чего появляются клонические судороги. Последние представляют собой подергивания мышц шеи, конечностей и туловища. Характерно хриплое громкое дыхание, синюшность кожных покровов, западение языка, выделение изо рта пены. Фаза длится несколько минут, после чего мышцы расслабляются и состояние стабилизируется. Кроме больших припадков у больных бывают судорожные приступы, во время которых они на несколько секунд теряют сознание, но не падают.
2. Кто предрасположен к приступам эпилепсии среди детей и взрослых?
- Люди, имеющие заболевания головного мозга: опухоли, травмы, абсцессы
- Люди с черепно-мозговыми травмами
- Люди, перенесшие воспалительные заболевания головного мозга и оболочек
- Люди после инсульта
- Злоупотребляющие алкоголем другими токсическими веществами
- Люди, ближайшие родственники которых страдают эпилепсией.
3. Каковы причины эпилепсии?
По статистике, более 50% людей с эпилепсией, имеют идиопатическую форму заболевания, т.е. с неустановленной причиной. Эпилепсия, причина возникновения которой известна, называется вторичной или симптоматической эпилепсией.
Причины вторичной эпилепсии:
- Травматические поражения мозга
- Опухоли головного мозга
- Абсцессы
- Менингиты и энцефалиты
- Субарахноидальные и внутримозговые кровоизлияния
- Интоксикации алкоголем, ртутью, углекислым газом, свинцом и др.
- Генетические факторы.
4. Что делать при приступе эпилепсии?
Если вы оказались рядом, лучшей помощью будет ваше спокойствие и соблюдение правил:
- Во время приступа больного нельзя переносить, кроме тех случаев, когда ему может угрожать опасность, например, на проезжей части, возле огня, на лестнице или в воде.
- При повышенном слюноотделении и рвоте больного надо положить на бок или повернуть его голову на бок. Делать это следует мягко, не применяя силу.
- Не пытайтесь ограничивать движения человека.
- Не пытайтесь открыть рот человека, даже если произошло прикусывание языка: это может привести к травме зубов, слизистой полости рта, верхней и нижней челюстей и самого языка. Важно понимать, что прикусывание языка возникает в самом начале приступа. Если больной прикусил язык или щёку, то травма уже произошла. Дальнейшие попытки открыть рот бесполезны и могут привести к травмам слизистой полости рта.
- Нужно подождать, когда закончится приступ, находясь рядом с больным и внимательно наблюдая за его состоянием, чтобы правильно и полно описать проявления приступа врачу.
- Очень важно засечь время, когда начался приступ, поскольку длительность приступа или серий приступов, приближающаяся к 30 минутам, означает, что больной входит в угрожающее его жизни состояние — эпилептический статус. В этой ситуации необходимо вызвать «Скорую медицинскую помощь».
- После приступа, как правило, больной чувствует слабость, истощение или засыпает. В этом случае не надо его тревожить, чтобы дать возможность восстановиться нервным клеткам. Нужно убедиться, что приступ закончился и у больного наступил постприступный сон. Пациент без сознания, не реагирует на окружающих, «не пробуждается»; пациент после приступа реагирует как человек, которому «мешают спать».
- Необходимо оставаться рядом с больным и дождаться, когда закончится период спутанности сознания и сознание полностью восстановится.
5. Что может спровоцировать приступ эпилепсии?
Обычно приступы возникают без предшествующих факторов (случайно) и полностью непредсказуемы. Некоторые пациенты замечают определенные состояния, которые могут провоцировать возникновение приступов. После выявления провоцирующих факторов можно принять меры по их избеганию, что будет способствовать снижению частоты эпилептических приступов в дальнейшем. Примерами факторов, провоцирующих приступы у некоторых пациентов, являются мелькающий свет, ограничение сна, стрессовые ситуации, прием алкоголя или некоторых лекарств. Женщины, страдающие эпилепсией, часто жалуются на повышение частоты приступов во время менструации, что, вероятно связанно с гормональными изменениями и задержкой жидкости.
6. Часто задается вопрос о том, какое лечение эпилепсии может считаться успешным. Как лечить эпилепсию?
Благодаря успехам современной фармакотерапии в 70-75% случаев возможен полный контроль приступов. Таким образом, большинство эпилепсий являются лечимыми и излечимыми заболеваниями. Однако необходимо помнить, что разные формы эпилепсий имеют различное течение и прогноз. Существуют труднокурабельные (плохо поддающиеся лечению) формы эпилепсий, которые характеризуются ранним началом заболевания (первые 3 года жизни), высокой частотой приступов, психомоторной задержкой, устойчивостью приступов к противосудорожной терапии. Врач и родственники должны понимать, что цели лечения благоприятных и катастрофических форм эпилепсий отличаются. Лечение эпилепсии должно быть комплексным и непрерывным. Важнейшим в лечении эпилепсии является прием противосудорожных препаратов, которые снижают частоту припадков, или полностью их устраняют.
7. Можете дать статистику заболеваемости по округу и нашей больницы в том числе? Ведется ли специальный учет больных?
На сегодняшний день от эпилепсии страдает 1–2 % людей, в России эта цифра колеблется от 1,5 до 3 млн. человек. Установить точное количество больных достаточно сложно, потому что чаще всего эпилепсию путают с истерией, которая имеет похожую форму — приступы. Также судороги могут быть вызваны метаболическими проблемами. Отсюда и неполнота учета больных. Зарегистрировано больных всего ( с диагнозом, установленным впервые в жизни) в 2005-2006 было около 500. Но тогда и способы лечения были не так распространены. А с начала 2017 года бригады скорой медицинской помощи выезжали к пациентам с эпилептическими припадками 1 350 раз. На данный момент в регистре пациентов, проживающих в округе и страдающих эпилепсией, — 3000 человек. У коллег в Окружном эпилептологическом центре Сургута зарегистрировано 1800 взрослых пациентов.
Оценка первого изъятия
Что такое эпилепсия?
Эпилепсия — это заболевание мозга, вызывающее судороги. Это одно из самых распространенных заболеваний нервной системы. Это влияет на людей всех возрастов, рас и этнических групп.
Мозг состоит из нервных клеток, которые взаимодействуют друг с другом посредством электрической активности. Приступ возникает, когда в одной или нескольких частях мозга происходит выброс аномальных электрических сигналов, которые прерывают нормальные сигналы мозга.Все, что нарушает нормальные связи между нервными клетками в головном мозге, может вызвать приступ. Это включает высокую температуру, высокий или низкий уровень сахара в крови, отмену алкоголя или наркотиков или сотрясение мозга. Но когда у человека случаются 2 или более приступов без известной причины, это диагностируется как эпилепсия.
Есть разные типы изъятий. Тип припадка зависит от того, какая часть и какая часть мозга поражена, а также от того, что происходит во время припадка. Две основные категории эпилептических припадков — это фокальные (частичные) припадки и генерализованные припадки.
Фокальные (парциальные) припадки
Фокальные припадки возникают, когда нарушение электрической функции мозга происходит в одной или нескольких областях одной стороны мозга. Перед фокальным припадком у вас может быть аура или признаки того, что припадок вот-вот начнется. Это чаще встречается при сложных фокальных припадках. Чаще всего аура связана с чувствами, такими как дежавю, надвигающейся гибелью, страхом или эйфорией. Или у вас могут быть изменения зрения, нарушения слуха или обоняния. К 2 типам фокальных припадков относятся:
Простой очаговый припадок
Симптомы зависят от пораженной области мозга.Если аномальная электрическая функция мозга находится в той части мозга, которая отвечает за зрение (затылочная доля), ваше зрение может измениться. Чаще поражаются мышцы. Судорожная активность ограничивается изолированной группой мышц. Например, он может включать только пальцы или более крупные мышцы рук и ног. У вас также может появиться потливость, тошнота или бледность. При таком припадке вы не теряете сознание.
Комплексный фокальный припадок
Этот тип припадка часто возникает в области мозга, которая контролирует эмоции и функцию памяти (височная доля).Скорее всего, вы потеряете сознание. Это не может означать, что вы потеряли сознание. Вы можете просто перестать осознавать, что происходит вокруг вас. Вы можете выглядеть бодрым, но вести себя необычно. Они могут варьироваться от рвоты, чмокания губ, бега, крика, плача или смеха. После припадка вы можете почувствовать усталость или сонливость. Это называется постиктальным периодом.
Генерализованный приступ
Генерализованный приступ возникает в обоих полушариях головного мозга. Вы потеряете сознание и почувствуете усталость после приступа (постиктальное состояние).Типы генерализованных припадков включают:
Припадок без присутствия
Это также называется мелким припадком. Этот припадок вызывает кратковременное изменение состояния сознания и пристального взгляда. Скорее всего, вы сохраните осанку. Ваш рот или лицо могут подергиваться, а глаза могут быстро моргать. Припадок обычно длится не более 30 секунд. Когда припадок закончился, вы можете не вспомнить, что только что произошло. Вы можете продолжать свою деятельность, как будто ничего не произошло. Эти припадки могут происходить несколько раз в день.
Атонический захват
Это также называется дроп-атакой. При атоническом припадке у вас внезапная потеря мышечного тонуса, и вы можете упасть из положения стоя или внезапно уронить голову. Во время припадка вы будете вялым и не отвечаете.
Генерализованный тонико-клонический припадок (GTC)
Это также называется большим припадком. Классическая форма этого типа припадка состоит из 5 различных фаз. Ваше тело, руки и ноги будут сгибаться (сокращаться), вытягиваться (выпрямляться) и дрожать (дрожать).Затем следует сокращение и расслабление мышц (клонический период) и постиктальный период. В постиктальный период вы можете испытывать сонливость. У вас могут быть проблемы со зрением или речью, а также сильная головная боль, усталость или ломота в теле. Не все эти фазы встречаются у всех с этим типом приступов.
Миоклонический припадок
Этот тип припадка вызывает быстрые движения или резкие подергивания группы мышц. Эти припадки, как правило, возникают кластерами. Это означает, что они могут происходить несколько раз в день или несколько дней подряд.
Что вызывает припадок?
Судорожный припадок может быть вызван многими причинами. Они могут включать:
Эпилепсия может быть вызвана их комбинацией. В большинстве случаев причину эпилепсии установить невозможно.
Каковы симптомы припадка?
Ваши симптомы зависят от типа припадка. Общие симптомы или предупреждающие признаки припадка могут включать:
Взгляд
Подергивания рук и ног
Окованность тела
Потеря сознания
Проблемы с дыханием или остановка дыхание
Потеря контроля над кишечником или мочевым пузырем
Внезапное падение без видимой причины, особенно связанное с потерей сознания
Отсутствие реакции на шум или слова на короткое время
Появление в замешательстве или в замешательстве дымка
Ритмичное кивание головой, связанное с потерей сознания или потерей сознания
Периоды быстрого моргания и пристального взгляда
Во время припадка ваши губы могут стать синими, и ваше дыхание может ухудшиться. не быть нормальным.После приступа вы можете почувствовать сонливость или растерянность.
Симптомы припадка могут быть такими же, как и при других состояниях здоровья. Обязательно поговорите со своим врачом для постановки диагноза.
Как диагностируются судороги?
Ваш лечащий врач спросит о ваших симптомах и истории вашего здоровья. Вас спросят о других факторах, которые могли вызвать приступ, например:
У вас также могут быть:
Неврологическое обследование
Анализы крови для проверки уровня сахара в крови и других факторов
Визуализирующие обследования головного мозга, такие как МРТ или компьютерная томография
Электроэнцефалограмма для проверки электрической активности вашего мозга
Поясничная пункция (спинномозговая пункция) для измерения давления в головном и спинномозговом каналах и проверить спинномозговую жидкость на наличие инфекции или других проблем
Как лечат судороги?
Цель лечения — контролировать, прекращать или снижать частоту возникновения припадков.Чаще всего лечение проводится с помощью лекарств. Есть много типов лекарств, используемых для лечения эпилепсии. Ваш лечащий врач должен будет определить тип приступа, который у вас есть. Лекарства выбираются в зависимости от типа приступа, возраста человека, побочных эффектов, стоимости и простоты использования. Лекарства, применяемые дома, обычно принимают внутрь в виде капсул, таблеток, присыпок или сиропа. Некоторые лекарства можно вводить в прямую кишку. Если вы находитесь в больнице с судорогами, лекарство можно вводить путем инъекции или внутривенно (внутривенно).
Важно принимать лекарство вовремя и в соответствии с предписаниями врача. Организм людей по-разному реагирует на лекарство, поэтому, возможно, потребуется скорректировать расписание и дозировку для лучшего контроля над приступами. Все лекарства могут иметь побочные эффекты. Поговорите со своим врачом о возможных побочных эффектах. Пока вы принимаете лекарство, вам могут потребоваться тесты, чтобы увидеть, насколько хорошо лекарство работает. У вас может быть:
Анализы крови. Вам могут часто потребоваться анализы крови, чтобы проверить уровень лекарств в вашем организме.Исходя из этого уровня, ваш лечащий врач может изменить дозу вашего лекарства. Вы также можете сдать анализы крови, чтобы проверить действие лекарства на другие органы.
Анализы мочи. Ваша моча может быть проверена, чтобы узнать, как ваше тело реагирует на лекарство.
Электроэнцефалограмма (ЭЭГ). ЭЭГ — это процедура, при которой регистрируется электрическая активность мозга. Это делается путем прикрепления электродов к коже головы. Этот тест проводится, чтобы увидеть, как лекарства помогают устранять электрические проблемы в вашем мозгу.
Другие методы лечения
Если лекарство вам не подходит, ваш лечащий врач может посоветовать другие виды лечения. У вас могут быть:
Стимуляция блуждающего нерва (VNS)
Эта процедура посылает в мозг небольшие импульсы энергии от одного из блуждающих нервов. Это пара больших нервов на шее. Если у вас есть парциальные припадки, которые плохо купируются лекарствами, вам может помочь VNS. VNS выполняется хирургическим путем, вставляя небольшую батарею в грудную стенку.Затем к батарее прикрепляются небольшие провода, которые помещаются под кожу и вокруг одного из блуждающих нервов. Затем батарея запрограммирована на посылку в мозг энергетических импульсов каждые несколько минут. Когда вы чувствуете приближение припадка, вы можете активировать импульсы, удерживая небольшой магнит над батареей. Во многих случаях это поможет купировать приступ. VNS может иметь побочные эффекты, такие как хриплый голос, боль в горле или изменение голоса.
Хирургия
Операция может быть сделана для удаления части мозга, в которой происходят припадки.Или операция помогает остановить распространение плохих электрических токов через мозг. Операция может быть вариантом, если приступы трудно контролировать и они всегда начинаются в той части мозга, которая не влияет на речь, память или зрение. Хирургия эпилептических припадков очень сложна. Это делает специализированная хирургическая бригада. Вы можете бодрствовать во время операции. Сам мозг боли не чувствует. Если вы бодрствуете и можете выполнять команды, хирурги смогут лучше проверять области вашего мозга во время процедуры.Хирургия подходит не всем, страдающим судорогами.
Жизнь с эпилепсией
Если у вас эпилепсия, вы можете управлять своим здоровьем. Обязательно:
Принимайте лекарство точно в соответствии с указаниями
Высыпайтесь, так как недостаток сна может вызвать припадок
Избегайте всего, что может вызвать припадок
Делайте анализы как можно чаще. необходимо
Регулярно посещайте своего поставщика медицинских услуг
Когда мне следует позвонить своему поставщику медицинских услуг?
Позвоните своему лечащему врачу, если:
Основные сведения об эпилепсии и судорогах
Припадок возникает, когда в одной или нескольких частях мозга возникает всплеск аномальных электрических сигналов, прерывающих нормальные сигналы
Есть много типов судорог.Каждый из них может вызывать разные симптомы. Они варьируются от незначительных движений тела до потери сознания и судорог.
Эпилепсия — это когда у вас два или более приступа без известной причины.
Эпилепсия лечится лекарствами. В некоторых случаях это можно лечить с помощью ВНС или хирургического вмешательства.
Важно избегать всего, что вызывает припадки. Это включает и недосыпание.
Тонико-клонический (большой) захват | Сидарс-Синай
Не то, что вы ищете?Обзор
Тонико-клонический приступ, также называемый grand mal seizure, вызывает сильные мышечные сокращения и потерю сознания.Это типы припадков, о которых знает большинство людей, и то, что они обычно представляют, когда думают о припадках в целом.
Это наиболее распространенный тип генерализованного припадка или припадка, поражающего все тело.
Мышцы рук и ног напрягаются во время первой части приступа, называемой тонической частью. Затем мышцы рук, ног и лица начинают подергиваться во время второй фазы припадка, известной как клоническая часть. Некоторые пациенты могут испытывать только одну часть приступа.Другие могут испытать и то, и другое.
Тонико-клонические припадки длятся от одной до трех минут. Любой приступ, продолжающийся более 5 минут, потребует медицинской помощи.
Симптомы
Симптомы тонико-клонического припадка могут включать:
- Жесткие мышцы
- Потеря сознания
- Крик или стон
- Подергивание рук или ног
- Потеря контроля над мочевым пузырем или кишечником
- Ограниченное дыхание или даже остановка дыхания
- Синие губы
- Арочная спинка
После приступа у пациента могут появиться:
- Путаница
- Чувство сонливости или сонливости в течение 1 часа или дольше (постиктальное состояние)
- Потеря памяти (амнезия) об эпизоде припадка
- Головная боль
- Слабость одной стороны тела от нескольких минут до нескольких часов (паралич Тодда)
Причины и факторы риска
Эти припадки обычно вызваны эпилепсией.Они также связаны с другими условиями, например:
Диагностика
Подробное описание того, что произошло во время припадка, важно для постановки правильного диагноза. Вашему врачу, скорее всего, потребуется поговорить со свидетелем, который видел ваши припадки, поскольку люди, как правило, теряют сознание во время больших припадков.
Врач также проведет неврологический осмотр. В ходе этих обследований изучаются мышцы, включая рефлексы, мышечный тонус и силу.Они также смотрят на вашу ходьбу, баланс, координацию и осанку.
Один из самых полезных инструментов для диагностики — электроэнцефалограмма (ЭЭГ). Это регистрирует электрическую активность мозга. ЭЭГ может регистрировать необычные всплески или волны в моделях электрической активности. С помощью этих паттернов можно идентифицировать различные типы эпилепсии.
Магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) могут использоваться для выявления причины и местоположения в мозге. Сканирование может показать рубцовую ткань, опухоли или структурные проблемы в головном мозге.
Лечение
Правильное лечение может помочь уменьшить или предотвратить судороги. В некоторых случаях лечение может помочь пациентам избежать судорог на всю оставшуюся жизнь.
Факторы, влияющие на лечение, включают:
- Частота изъятий
- Степень тяжести припадка
- Возраст пациента
- Общее состояние здоровья пациента
- История болезни пациента
Противосудорожные (или противоэпилептические) препараты могут быть очень эффективными.Чтобы получить нужное лекарство и нужное количество, может потребоваться несколько попыток. Ваш врач будет работать с вами, чтобы отслеживать побочные эффекты и подбирать лучшее лечение.
При некоторых тонико-клонических припадках операция может не подходить. Это связано с тем, что хирургическое вмешательство часто направлено на лечение той области мозга, где начинается припадок. При генерализованных припадках трудно определить, где они начинаются в головном мозге.
© 2000-2021 Компания StayWell, LLC. Все права защищены.Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?Неэпилептические припадки и диссоциативные припадки
Неэпилептические припадки (НЭП) или диссоциативные припадки могут быть похожи на эпилептические припадки, но они не вызваны аномальной электрической активностью в головном мозге. Это руководство поможет вам понять, что такое неэпилептические припадки, что их вызывает и как они диагностируются. и как их можно лечить.
Описание диссоциативных припадков
Есть несколько разных типов припадков, и они могут происходить по разным причинам. Ниже приводится объяснение эпилепсии и эпилептических припадков.
Припадки, вызванные не эпилепсией, иногда называют «неэпилептическими припадками». Они могут иметь физическую причину, такую как низкий уровень сахара в крови (гипогликемия), или могут быть связаны с работой сердца. Или у них может быть психологическая причина. Наиболее распространенным типом неэпилептических припадков (НЭП) являются диссоциативные припадки (см. Ниже).
Возможно, вы просматриваете эту информацию, если вам или кому-то из ваших знакомых поставили диагноз NES. Это может помочь вам определить разные типы припадков и то, почему они могут происходить у вас или у кого-то из ваших знакомых.
Что вызывает эпилептические припадки?
Эпилептические припадки вызваны нарушением электрической активности мозга (поэтому они всегда начинаются в головном мозге). Наш мозг контролирует то, как мы думаем, двигаемся и чувствуем, передавая электрические сообщения от одной клетки мозга к другой.Если эти сообщения прерываются или отправляется слишком много сообщений одновременно, это вызывает эпилептический припадок.
Что происходит с человеком во время припадка, зависит от того, в какой части мозга происходит припадок и что делает эта часть мозга.
Около 1 из 5 человек (20%) с диагнозом эпилепсия, которые затем проходят обследование в специализированных центрах эпилепсии, имеют NES
Отчасти это может быть связано с тем, что эпилепсия и СНЭ могут выглядеть очень похожими и влиять на людей одинаковым образом.Однако разница между эпилептическими и неэпилептическими припадками является их первопричиной.
Неэпилептические припадки (НЭП) не вызваны нарушением электрической активности мозга и поэтому отличаются от эпилепсии. Они могут иметь несколько разных причин.
Диссоциативные припадки
Некоторые ЯЭ вызваны умственными или эмоциональными процессами, а не физическими причинами. Этот тип припадка может произойти, когда чья-то реакция на болезненные или тяжелые мысли и чувства влияет на них физически.Это называется диссоциативными припадками.
Диссоциативные припадки раньше назывались «псевдоприпадками». Это название бесполезно, потому что оно предполагает, что у человека нет «настоящих» припадков или их припадки намеренно «наложены».
Диссоциативные припадки происходят бессознательно, что означает, что человек не может их контролировать, и они не помещаются. Это самый распространенный тип NES.
Диссоциативные припадки иногда называют неэпилептическими припадками.Людей, страдающих неэпилептическими приступами, можно охарактеризовать как «неэпилептические приступы» (NEAD).
Эти термины не всегда полезны, потому что они описывают состояние, говоря, что это не так, а не то, что оно есть.
Новое название диссоциативных припадков более полезно, потому что оно не описывает припадки с точки зрения эпилепсии. Он также признан Всемирной организацией здравоохранения (это означает, что он включен в Международную классификацию болезней, которая представляет собой список всех известных заболеваний и состояний).
Однако это может сбивать с толку, поскольку иногда врачи используют термины NES или NEAD, когда говорят о диссоциативных припадках. Другие термины для обозначения диссоциативных припадков — функциональные припадки или психогенные припадки.
Что вызывает диссоциативные припадки?
Все мы по-разному реагируем на пугающие или стрессовые ситуации. Когда мы напуганы, мы можем ощущать физические симптомы, такие как учащенное сердцебиение или ощущение потливости. Когда нам грустно, мы можем плакать. Итак, то, как мы себя чувствуем эмоционально, иногда может вызывать физическую реакцию.
Чрезвычайно пугающий или расстраивающий опыт может быть настолько эмоционально трудным для некоторых людей, чтобы думать о нем, что они не могут сознательно справиться со своими чувствами.
В некоторых случаях мы бессознательно скрываем или «подавляем» память об этих переживаниях. Эти воспоминания могут всегда оставаться скрытыми, и мы можем никогда не вспомнить произошедшие события.
У некоторых людей воспоминания об этих болезненных прошлых событиях могут внезапно возникнуть или «вторгнуться» в их мысли или сознание.Это может произойти во время эмоциональной или стрессовой ситуации или когда что-то в окружающей среде бессознательно вызывает тревожные воспоминания.
Диссоциативные припадки могут возникать как механизм отключения, чтобы предотвратить повторное переживание плохих воспоминаний. Человек отрывается (или отделяется) от своих чувств по поводу переживаний, потому что с ними слишком сложно справиться. Припадок происходит потому, что их эмоциональная реакция вызывает физический эффект.
Эти припадки являются бессознательной реакцией, поэтому они не являются преднамеренными, и человек не может их контролировать.
Один из способов описать это — сравнить это с «домашней глухотой». Это опыт такой сильной концентрации на чем-то, чего мы не осознаем, когда с нами разговаривают. Это может быть похоже на уменьшение громкости, чтобы заглушить то, что происходит вокруг вас, чтобы вы могли сосредоточиться. Диссоциативные припадки похожи на способ тела «заглушить» пугающие или болезненные воспоминания, чтобы они не вошли в наши мысли.
Любой опыт, который у нас есть, хороший или плохой, может иметь на нас глубокое и продолжительное влияние, и у каждого свой способ справиться с ним.Диссоциативные припадки часто вызываются травматическими событиями, такими как:
- крупные аварии
- тяжелое эмоциональное расстройство (например, смерть любимого человека)
- психологический стресс (например, развод)
- сложные отношения
- физическое или сексуальное насилие
- издеваются.
Иногда бывает трудно найти причину диссоциативных припадков. Для некоторых они начинаются вскоре после определенного события. Для других они могут начаться только спустя годы или могут начаться внезапно без видимой причины.Как только начались диссоциативные припадки, они могут быть спровоцированы или вызваны, когда человек находится в состоянии стресса или испуга. Или они могут произойти спонтанно в ситуациях, которые не вызывают стресса или страха. Иногда даже страх приступа сам по себе может спровоцировать приступ.
Поиск исходного события, вызвавшего начало диссоциативных припадков, может помочь найти способ лечения припадков. Но это не всегда возможно, и трудно говорить о травмирующих или сложных событиях.
Судороги, вызванные отсроченной реакцией на очень стрессовое событие или ситуацию, например, во время войны или стихийного бедствия, являются реакцией на посттравматическое стрессовое расстройство (ПТСР) — состояние, которое иногда возникает после травматического события. Во время припадка человек может плакать, кричать или иметь воспоминания (внезапные яркие воспоминания о событии). Впоследствии они могут не вспомнить приступы.
Какие симптомы?
Хотя диссоциативные припадки начинаются как эмоциональная реакция, они вызывают физический эффект.Признаки приступа могут включать учащенное сердцебиение (способность чувствовать биение сердца), потливость, сухость во рту и гипервентиляцию (чрезмерное дыхание).
Некоторые черты диссоциативных припадков очень похожи на эпилептические припадки. Эти физические особенности могут включать потерю сознания, потерю чувствительности и потерю контроля над движением тела.
У кого бывают диссоциативные припадки?
Диссоциативные припадки могут случиться с кем угодно и в любом возрасте, хотя некоторые факторы повышают вероятность диссоциативных припадков.Диссоциативные приступы:
- чаще встречается у женщин
- чаще запускается у молодых людей
- с большей вероятностью случится с людьми, получившими травму или заболевание, или у которых было серьезное эмоциональное расстройство или стрессовые жизненные события
- чаще встречается у людей с другими психическими расстройствами (такими как депрессия, тревога, расстройства личности или люди, которые причиняют себе вред).
Как диагностируются диссоциативные припадки?
Если у вас судороги, ваш терапевт обычно направляет вас к специалисту для диагностики.Обычно это будет невролог (врач, специализирующийся на головном мозге и нервной системе), чтобы определить, являются ли приступы эпилептическими. Или вас могут направить к психиатру или психологу (поскольку диссоциативные припадки обычно классифицируются как психическое заболевание).
Врачам может быть проще сначала попытаться исключить возможные физические причины, включая эпилепсию. Это повлияет на типы тестов, которые вы можете пройти.
Диссоциативные припадки трудно диагностировать, поскольку они могут выглядеть как эпилептические припадки.Нет никаких симптомов, которые однозначно идентифицируют диссоциативные припадки от эпилептических припадков.
Изучение истории болезни
Тесты, используемые для определения причины судорог, сами по себе не могут подтвердить диагноз. Однако сбор «личного анамнеза» может помочь найти причину ваших припадков. Это включает просмотр:
- ваш неврологический анамнез (о вашем мозге и нервной системе и ее развитии)
- ваше психологическое развитие и психическое здоровье, в том числе наличие у вас депрессии или других психических заболеваний, а также стресса и травм в прошлом
- , есть ли в семейном анамнезе депрессия или другие состояния
- История ваших приступов, например, когда они впервые начались и когда произошли
- , если у вас диагностирована эпилепсия, но ваши припадки никогда не контролировались противоэпилептическими препаратами.
что происходит при изъятии
Спросите вас о том, что происходит во время припадка, может быть полезным для выяснения причины. Если вы не помните свои припадки, возможно, вы захотите взять с собой кого-нибудь, кто видел ваши припадки.
Специалист может спросить вас о:
- когда случаются приступы
- , получаете ли вы какое-либо предупреждение до того, как произойдет захват
- что с вами происходит во время припадка. Если вы не помните, свидетель может помочь описать, что с вами происходит.
- как долго длятся припадки
- что вы помните об изъятии потом
- , как вы себя чувствуете после этого и сколько времени вам нужно, чтобы восстановиться.
Медицинские анализы
Некоторые тесты используются для исключения других причин судорог, включая эпилепсию.
- Медицинское обследование и анализы крови можно использовать для проверки вашего общего состояния здоровья и определения физической причины припадков, например диабета.
- Сканирование мозга, такое как КТ (компьютерная томография) или МРТ (магнитно-резонансная томография), используются для формирования изображения вашего мозга. Это может показать физическую причину эпилептических припадков, но обычно не помогает при диагностике диссоциативных припадков.
- ЭЭГ (электроэнцефалограмма) регистрирует электрическую активность головного мозга. Его часто используют, чтобы определить, вызваны ли приступы нарушением мозговой деятельности, что помогает диагностировать эпилепсию. Диссоциативные припадки не вызваны изменениями мозговой деятельности.
- Видеотелеметрия предполагает одновременную съемку и ЭЭГ. Это сравнивает то, что делает человек, с тем, что происходит в его мозгу во время припадка, и часто может показать разницу между эпилептическими и диссоциативными припадками.Это может помочь диагностировать эпилепсию (если во время приступа изменяется активность вашего мозга) или диагностировать диссоциативные приступы (если во время приступа активность вашего мозга не изменяется).
Если тесты не показывают неврологической или физической причины ваших приступов, и ваш специалист считает, что это могут быть диссоциативные припадки, вас могут направить к психиатру или психологу для диагностики.
Варианты лечения
Лечение может зависеть от причины ваших судорог и вашей истории болезни.Ваш специалист может поговорить с вами о том, какие варианты лечения могут быть вам полезны.
Лекарства
Неэпилептические припадки нельзя контролировать с помощью противоэпилептических препаратов (AED).
Если вы уже принимаете AED, например, если у вас ранее была диагностирована эпилепсия, ваш специалист может посоветовать вам постепенно уменьшать их количество. Если у вас диссоциативные припадки и эпилепсия, вы обычно продолжаете принимать противоэпилептические препараты для лечения эпилептических припадков.
Если у вас также есть тревога или депрессия, ваш специалист может поговорить с вами о том, могут ли вам помочь другие лекарства, такие как антидепрессанты.
Прочие формы лечения
Психотерапия — это рекомендованное лечение диссоциативных припадков. Психотерапия — это название группы различных «говорящих» терапий (методов лечения). Специалисты в области психического здоровья, включая психиатров и психологов, обучены различным формам психотерапии.
Часто рекомендуется когнитивно-поведенческая терапия (КПТ). КПТ смотрит на то, как вы думаете о вещах, как это влияет на вас физически и эмоционально и как это влияет на то, что вы делаете (на ваше поведение).Изменив то, как вы думаете о вещах, например, как вы думаете о себе, других людях и мире вокруг вас, это может изменить ваше поведение. КПТ имеет тенденцию фокусироваться на том, как вещи влияют на вас в настоящем, и на способах помочь вам более позитивно смотреть на текущие ситуации и справляться со стрессовыми событиями.
CBT может занять несколько месяцев или больше, так как вам может потребоваться время, чтобы вы почувствовали себя комфортно, рассказывая о своих переживаниях и чувствах.
Подробнее о лечении эпилепсии.
Как вы относитесь к своему диагнозу
Диагноз любого заболевания может вызвать множество различных эмоций и может повлиять на многие аспекты вашей жизни. Вы можете почувствовать облегчение, узнав, что вызывает приступы. Или вам может быть трудно смириться с этим, особенно если вам ранее был поставлен диагноз эпилепсия, а теперь диагностированы диссоциативные припадки.
Диагноз «диссоциативные припадки» также может вызывать чувство страха или огорчения из-за стигмы, связанной с тем, как иногда воспринимают психиатрические состояния.Понимание того, что диссоциативные припадки могут быть естественным способом реакции вашего организма на стрессовые ситуации, может быть полезным.
Не существует «правильного» способа понять свой диагноз, но способность принять его может быть частью помощи в улучшении контроля над приступами.
Вы можете позвонить в нашу конфиденциальную службу поддержки, чтобы рассказать о своем диагнозе и о том, как вы к нему относитесь.
Другие виды неэпилептических припадков
Существуют и другие типы ЯЭП, и их можно разделить на два типа: те, которые имеют органическую причину, и те, которые имеют психологическую причину.
НЭС с органической причиной
Эти судороги имеют физическую причину (связанную с телом). К ним относятся обмороки (обмороки) и судороги с метаболическими причинами, такими как диабет.
Поскольку органические ЯЭП имеют физическую причину, их относительно легко диагностировать, и можно найти основную причину. Например, обморок может быть диагностирован как вызванный физическим заболеванием сердца. В этих случаях, если можно вылечить первопричину, приступы прекратятся.
НЭС с психологической причиной
Помимо диссоциативных припадков, существуют и другие типы припадков, которые имеют психологическую причину:
- Панические атаки могут происходить в пугающих ситуациях, при воспоминании о предыдущем пугающем опыте или в ситуации, которую человек ожидает пугающей. Панические атаки могут вызывать потоотделение, сердцебиение (способность чувствовать сердцебиение), дрожь и затрудненное дыхание. Человек также может потерять сознание и встряхнуться.
- Мнимые припадки означают, что у человека есть определенный уровень сознательного контроля над ними. Примером этого является случай, когда судороги являются частью синдрома Мюнхаузена, редкого психического состояния, при котором человеком движет потребность в медицинском обследовании и лечении.
Какой бы тип припадков вы ни испытывали, вы можете поговорить с кем-нибудь о своем диагнозе и о том, как вы к нему относитесь.
Если хотите поговорить, позвоните на нашу конфиденциальную линию помощи.
Жизнь с неэпилептическими припадками
Первая помощь
Общие рекомендации по оказанию первой помощи при диссоциативных припадках такие же, как и при эпилептических припадках:
- Защитите человека от травм или травм: перемещайте его только в случае опасности
- , если они упали, подложите им под голову что-нибудь мягкое, чтобы защитить их
- позволить приступу произойти, не сдерживайте и не удерживайте их
- остаются с ними, пока они не выздоровеют.
По возможности придерживайтесь обычного распорядка
У некоторых людей NES может нарушить их повседневную жизнь или они могут захотеть избежать активности в случае припадка. Однако исследования показывают, что это может помочь сохранить как можно более обычный распорядок дня и попытаться участвовать в каких-либо мероприятиях с другими людьми. Это может помочь избежать изоляции и беспокойства, что может повысить вероятность приступов.
Лечение NES может работать лучше всего, когда кто-то ведет активный образ жизни, включая работу, учебу или участие в другой деятельности, которая имеет смысл и приносит удовлетворение.
Если вы работаете, ваш работодатель несет ответственность за обеспечение безопасности вас и других сотрудников на работе. Для этого им может потребоваться знать о любых медицинских состояниях, которые влияют на вас на работе, включая NES.
Вашему работодателю может потребоваться провести «оценку рисков», чтобы увидеть, может ли ваше состояние повлиять на безопасность на работе.
См. Нашу информацию о занятости.
Финансовая помощь и льготы
Вы можете подать заявление о финансовой помощи в зависимости от того, как на вас повлияют судороги.Какой бы ни была причина, у некоторых людей судороги могут повлиять на разные сферы жизни.
Узнайте больше о доступной помощи.
Правила дорожного движения при диссоциативных припадках
Правила вождения в Великобритании устанавливаются Агентством по лицензированию водителей и транспортных средств (DVLA). Вам нужно будет прекратить водить машину и сообщить DVLA, что у вас диссоциативные припадки. Вы можете подать заявку на новую лицензию после того, как будете освобождены от изъятия в течение трех месяцев.
Если предполагается, что судороги произойдут во время вождения, также потребуется осмотр специалиста.Эти правила основаны на рисках возникновения судорог во время вождения.
Посетите gov.uk/driving-medical-conditions для получения дополнительной информации.
Узнайте больше о вождении и эпилепсии
Судороги и инвалидность
Закон о равенстве 2010 года направлен на защиту людей от дискриминации, если они имеют инвалидность.
Кто-то имеет инвалидность, если у него «физическое или умственное нарушение, которое оказывает существенное и долгосрочное неблагоприятное воздействие на способность выполнять обычные повседневные дела».
Здесь «значительный» означает, что заниматься деятельностью сложно или отнимает много времени по сравнению с человеком без инвалидности, а «долгосрочный» означает не менее 12 месяцев. «Повседневная деятельность» включает в себя способность передвигаться, слышать, видеть, запоминать и концентрироваться.
Закон о равенстве не включает список всех охваченных инвалидностью. Хотя эпилепсия указана как физическая инвалидность, диссоциативные припадки не указаны. Чтобы быть защищенным Законом о равенстве, вам необходимо показать, что вы соответствуете приведенному выше определению.
Посетите Службу консультационной поддержки Equlaity для получения дополнительной информации о Законе о равенстве.
Прочие организации
Информация проверена в апреле 2020 г.
Симптомы и когда обращаться за экстренной помощью
Припадки возникают, когда нервные клетки мозга посылают внезапные чрезмерные неконтролируемые электрические сигналы. Фокальные припадки возникают при поражении нервных клеток в части мозга.Действия ребенка во время фокального припадка зависят от пораженной области мозга (см. Следующую страницу). Правая часть мозга контролирует левую часть тела. Таким образом, приступ, затрагивающий правое полушарие мозга, затронет левую часть тела. Приступ, затрагивающий левую половину мозга, затронет правую часть тела.
Иногда во время фокального припадка ребенок знает, что происходит, и в некоторой степени осознает свое окружение. Возможно, он сможет описать то, что произошло.Этот тип фокального припадка можно назвать простым парциальным припадком. Вот некоторые вещи, которые могут произойти с этим типом припадка:
|
|
|
|
Иногда во время фокального припадка ребенок не знает, что происходит.Ребенок не осознает свое окружение. Этот тип фокального припадка можно назвать сложным парциальным припадком. Когда все заканчивается, он обычно не знает, что произошло что-то необычное. Вы можете увидеть, что делает ребенок с этим типом припадка:
| |
|
|
|
Перед этим типом припадка ребенок может почувствовать, что припадок вот-вот случится.Это «чувство» или чувство называется «аурой». Аура может представлять собой особый запах и неприятный вкус, мигающие огни, учащенное сердцебиение, ощущение «забавности», дискомфорт в желудке, головную боль или головокружение.
После припадка ребенок хромает. У него может быть слабость в одной части тела. У него может быть мочеиспускание, дефекация или рвота. Это начало постиктальной фазы. В это время ребенок может быть сбит с толку, находиться в «боевом» настроении или с трудом просыпаться, или он может спать несколько часов.Когда ребенок просыпается, он может ничего не вспомнить о припадке и может жаловаться на усталость, головную боль или боли в мышцах.
Очаговый приступ, который становится генерализованным
Фокальный приступ, который становится генерализованным, начинается с одной части тела, а затем распространяется на все тело. Если вы внимательно не присмотритесь, это может выглядеть так, как будто у ребенка был генерализованный припадок (на всем теле), потому что очаговый припадок может быть настолько коротким, что его можно пропустить.
Этот тип приступа начинается с того, что нервные клетки имеют лишние разряды в одной части мозга.Затем это распространяется и влияет на весь мозг. Для более подробного описания различных типов генерализованных припадков см. Helping Hand HH-I-182, Приступы: генерализованные.
Когда обращаться за экстренной помощью
Важно помнить, что приступы обычно прекращаются сами по себе через несколько минут и не вызывают повреждения головного мозга, если только они не продолжаются более 30–60 минут. Однако вам следует вызвать скорую помощь, если произойдет одно из следующих событий:
- У вашего ребенка проблемы с дыханием во время припадка, и цвет ребенка изменился.
- Судорожный припадок длится более 5 минут, и у вас нет спасательного лекарства.
- Ваш ребенок давится выделениями (кровью, рвотой и т. Д.).
- Ваш ребенок получил травму при падении или припадке, и ему требуется первая помощь (плохой порез, перелом костей и т. Д.).
Попросите кого-нибудь оставаться рядом с вашим ребенком после припадка. В течение 30 минут вы сможете получить от него какую-то реакцию, например, открыть глаза, оттолкнуть вас или начать возбуждение.Если вы не можете получить никакого ответа от вашего ребенка в течение 30 минут после припадка, вам следует обратиться за неотложной помощью.
Для получения дополнительной информации о том, как ухаживать за ребенком во время припадка, обратитесь к Helping Hand HH-I-61, Seizure Care .
Если у вас есть какие-либо вопросы, обратитесь к врачу или медсестре вашего ребенка или позвоните ________________.
Если вам нужно поговорить с кем-нибудь в нерабочее время, позвоните оператору больницы по телефону (614) 722-2000 и попросите поговорить с дежурным врачом-неврологом.
Части мозга и их функции
Мозг разделен на две половины, называемые правым и левым полушариями головного мозга:
- левая сторона мозга контролирует правая сторона тела.
- правая сторона мозга контролирует левую сторону тела.
Каждая часть мозга контролирует свою деятельность.
Фронтальная (FRON-tal) доля — Управляет мышечными движениями, мышлением и суждением.
Теменная доля — Управляет осязанием, реакцией на боль и температуру.
Затылочная (ok-SIP-eh-tal) доля — Управляет зрением.
Temporal (TEM-por-al) доля — Управляет пониманием языка и памятью.
Мозжечок (ser-eh-BELL-um) — Управляет балансом.
Ствол мозга — Управляет дыханием и регулирует сердцебиение.
Припадки: очаговые (частичные) (PDF)
HH-I-183 11/93, пересмотрено 16 июля Copyright 1993, Национальная детская больница
Что делать после эпилептического припадка
Для семьи и друзей человека, страдающего эпилепсией, забота о своих близких просто приходит с их территорией.Но что делать, если у человека, у которого не было припадков в анамнезе, они внезапно возникают? Что это значит и что будет дальше?
По данным Американского общества эпилепсии, у каждого 26-го американца в какой-то момент в течение жизни разовьется эпилепсия или повторяющиеся припадки. Хотя это состояние чаще встречается у детей и пожилых людей, оно поражает людей всех возрастов, рас и социально-экономических групп.
Катрина Низер, координатор программы по неврологии в Пресвитерианской больнице Техасского здравоохранения в Далласе, рекомендует меры, которые необходимо предпринять во время припадка для обеспечения безопасности.
«Если у кого-то из окружающих случился припадок, сначала сосредоточьтесь на том, чтобы убедиться, что он в безопасности», — говорит она. «Положите подушку ему за голову, чтобы он не поранился. Не сдерживайте его и никогда ничего не кладите ему в рот. Когда все закончится, человек может быть очень дезориентирован ».
Хамид Кадивала, доктор медицины, невролог и врач из медицинского персонала в Texas Health Fort Worth, говорит, что, хотя решение неотложных потребностей человека с припадком является самым важным, обращайте внимание на детали как можно лучше.
«Судороги — это клинический диагноз», — говорит Кадивала. «Нет никаких анализов крови, чтобы подтвердить их, и они редко бывают у нас на глазах. Если люди видят это и их наблюдения подтверждают диагноз, их мнение может помочь нам определить, что это был за тип и как лучше всего двигаться дальше. В то время это страшно, но запишите этого человека на свой телефон, если это можно сделать безопасно. Большинство людей не обучены тому, что искать, и иногда их наблюдения могут вводить в заблуждение, поскольку у нас могут быть разные определения дрожи или тремора.”
После окончания припадка Кадивала рекомендует доставить пациента в отделение неотложной помощи, чтобы исключить любые серьезные проблемы со здоровьем.
«Любой, кто испытывает первый приступ, должен быть немедленно доставлен в отделение неотложной помощи», — объясняет он. «Цель посещения неотложной помощи — исключить любую непосредственную угрозу для жизни. После посещения неотложной помощи, если все будет в порядке, пациента отправят домой. Они будут направлены к своему лечащему врачу и, вероятно, получат направление к неврологу.”
В то время как приступы на телевидении обычно относятся к тонико-клонической разновидности, когда человек бесконтрольно дергается или становится неподвижным, в реальной жизни они намного сложнее. Судороги не только вызваны разными причинами, но также могут сильно отличаться от человека к человеку, в зависимости от того, откуда пришел приступ.
«Все думают, что судороги — это очевидные вещи, но много раз после того, как у вас случится первый большой приступ, вы поймете, что что-то происходило какое-то время», — объясняет Низер.«Возможно, были времена, когда вы теряли время и не знали, почему. Ваша семья могла подумать, что вы рассеянный, но на самом деле вы теряли сознание.
«Как только у вас случится первый приступ, вернитесь и подумайте о своей истории. Были ли случаи, когда происходили странные вещи, которые вы не могли объяснить? Возможно, у вас приступы дольше, чем вы думаете ».
Важно отметить, что припадки не всегда являются результатом эпилепсии, но могут быть вызваны многими другими медицинскими проблемами, такими как болезнь, особенно у детей, или плохой образ жизни.
«Есть разница между припадками и эпилепсией», — объясняет Кадивала. «Судорожный припадок — это спровоцированный симптом чего-то не так. У пациента может быть один, и после того, как мы его проверили, все будет в порядке.
«Эпилепсия — это заболевание, при котором припадки возникают многократно, поэтому пациенту необходимо принимать лекарства. Если у человека один приступ и все, то все проходит, вероятность возникновения нового невысока. С другой стороны, если у человека более одного приступа, он, скорее всего, продолжит их, поэтому необходимы лекарства.”
Как только у человека случается припадок, он может задаться вопросом, суждено ли ему испытать больше инцидентов. Причина и тип припадков у человека определят, как врач будет лечить его состояние, и спрогнозируют вероятность рецидива.
«Медикаменты — это обычное лечение пациентов с эпилепсией, но есть и другие способы лечения, если лекарства неэффективны», — объясняет Кадивала. «Каждый год на рынке появляется все больше лекарств, поэтому у нас есть много вариантов. Причина номер один повторного возникновения — это стресс и недостаток сна, поэтому важно не только принимать лекарства, но и решать проблемы, связанные с образом жизни.”
Как только у человека случается первый приступ, люди часто начинают беспокоиться о том, что случится еще один. Низер говорит, что лучший способ бороться со страхом — это проявлять активность и общаться.
«Некоторые из этих людей становятся замкнутыми, потому что они так боятся повторного приступа и беспокоятся о том, как другие люди будут их воспринимать», — объясняет она. «Первое, что нужно сделать, это обратиться к группе поддержки людей, которые прошли через что-то подобное. Фонд эпилепсии Техаса — хороший ресурс.Также существует ежемесячная онлайн-группа поддержки Facebook Live, представленная Texas Health Dallas, которая предоставляет актуальную информацию и возможность общаться с другими.
Для получения дополнительной информации отправьте электронное письмо по адресу [email protected].
«Страх может разъедать вас, но вы не можете отказаться от своей жизни из-за того, что может случиться. Поговорите с другими, прогуляйтесь, положитесь на поддержку семьи и друзей и найдите способы снять стресс. Некоторые люди живут в темноте из-за приступов, но вы можете решить не позволять ему контролировать вас.Постарайтесь не думать об этом все время и сосредоточьтесь на вещах, которые заставляют вас чувствовать себя лучше ».
Чтобы найти невролога из Texas Health Resources, который поможет вам справиться с приступами и любыми осложнениями, посетите TexasHealth.org/provider.
Ведение эпилептического статуса — Американский семейный врач
1. ДеЛоренцо Р.Дж., Хаузер WA, Таун АР, Боггс Дж. Г., Пеллок Дж. М., Пенберти Л, и другие. Проспективное популяционное эпидемиологическое исследование эпилептического статуса в Ричмонде, Вирджиния Неврология .1996; 46: 1029–35 …
2. Hesdorffer DC, Логрошино Г, Cascino G, Аннегерс Дж. Ф., Хаузер WA. Заболеваемость эпилептическим статусом в Рочестере, штат Миннесота, 1965–1984 гг. Неврология . 1998; 50: 735–41
3. Cascino GD, Хесдорфер Д., Логрошино Г, Хаузер WA. Заболеваемость нефебрильным эпилептическим статусом в Рочестере, Миннесота, 1965–1984 гг. Эпилепсия . 1998; 39: 829–32
4.Лечение судорожного эпилептического статуса. Рекомендации Американской рабочей группы по эпилептическому статусу Фонда эпилепсии JAMA . 1993; 270: 854–9
5. Гасто Х. Классификация эпилептического статуса Adv Neurol . 1983; 34: 15–35
6. Treiman DM. Электроклинические особенности эпилептического статуса J Clin Neurophysiol . 1995; 12: 343–62
7. Шорвон С.Д. Эпилептический статус: клиника и лечение у детей и взрослых.Кембридж: Издательство Кембриджского университета, 1994.
8. Визер Х. Простой частичный эпилептический статус. В: Энгель Дж., Педли Т.А., Айкарди Дж., Ред. Эпилепсия: подробный учебник. Филадельфия: Липпинкотт-Рэйвен, 1998: 709–23.
9. Williamson PD. Сложный парциальный эпилептический статус. В: Энгель Дж., Педли Т.А., Айкарди Дж., Ред. Эпилепсия: подробный учебник. Филадельфия: Липпинкотт-Рэйвен, 1998: 680–99.
10. Трейман Д. Генерализованный судорожный эпилептический статус. В: Энгель Дж., Педли Т.А., Айкарди Дж., Ред.Эпилепсия: подробный учебник. Филадельфия: Липпинкотт-Рэйвен, 1998: 669–80.
11. Снид О.К., Дин С., Пенри К. Эпилептический статус отсутствия. В: Энгель Дж., Педли Т.А., Айкарди Дж., Ред. Эпилепсия: подробный учебник. Филадельфия: Липпинкотт-Рэйвен, 1998: 701–7.
12. Охтахара С., Оцука Ю. Миоклонический эпилептический статус. В: Энгель Дж., Педли Т.А., Айкарди Дж., Ред. Эпилепсия: подробный учебник. Филадельфия: Липпинкотт-Рэйвен, 1998: 725–9.
13. DeLorenzo RJ, Ко Д, Таун АР, Гарнетт Л.К., Боггс Дж. Г., Уотерхаус EJ, и другие.Прогноз исхода при эпилептическом статусе Эпилепсия . 1997; 38 (прил. 8): 210–5
14. Таун, штат Арканзас, Пеллок Дж. М., Ко Д, DeLorenzo RJ. Детерминанты смертности при эпилептическом статусе Эпилепсия . 1994; 35: 27–34
15. Waterhouse EJ, Воан Дж. К., Барнс Т.Ю., Боггс Дж. Г., Таун АР, Копек-Гарнетт L, и другие. Синергетический эффект эпилептического статуса и ишемического повреждения головного мозга на смертность Epilepsy Res .1998; 29: 175–83
16. Krumholz A, Сун ГЙ, Фишер Р.С., Барри Э, Бергей Г.К., Grattan LM. Сложный частичный эпилептический статус, сопровождающийся серьезной заболеваемостью и смертностью Неврология . 1995; 45: 1499–504
17. Лотман Э. Биохимические основы и патофизиология эпилептического статуса Неврология . 1990; 40 (5 Suppl 2): 13–23
18. Lowenstein DH, Alldredge BK. Эпилептический статус N Engl J Med .1998; 338: 970–6
19. Prokesch RC, Римланд Д, Петрини Дж. Л. Младший, Fein AB. Плеоцитоз спинномозговой жидкости после судорог South Med J . 1983; 76: 322–7
20. Privitera M, Хоффман М, Мур Дж. Л., Шут Д. ЭЭГ-диагностика нетонико-клонического эпилептического статуса у пациентов с измененным сознанием Epilepsy Res . 1994; 18: 155–66
21. Делорензо Р.Дж., Уотерхаус EJ, Таун АР, Боггс Дж. Г., Ко Д, ДеЛоренцо GA, и другие.Стойкий бессудорожный эпилептический статус после купирования эпилептического судорожного статуса Эпилепсия . 1998; 39: 833–40
22. Шанер Д.М., Маккарди С.А., Селедка МО, Габор А.Дж. Лечение эпилептического статуса: проспективное сравнение диазепама и фенитоина с фенобарбиталом и дополнительным фенитоином Неврология . 1988; 38: 202–7
23. Treiman DM, Мейерс П.Д., Уолтон Нью-Йорк, Коллинз Дж. Ф., Коллинг C, Роуэн А.Дж., и другие.Сравнение четырех методов лечения генерализованного судорожного эпилептического статуса. Совместная исследовательская группа по делам ветеранов, статус Epilepticus N Engl J Med . 1998; 339: 792–8
24. Аллдредж Б.К., Гелб А.М., Айзекс С.М., Корри, доктор медицины, Аллен Ф, Ульрих С, и другие. Сравнение лоразепама, диазепама и плацебо для лечения внебольничного эпилептического статуса N Engl J Med . 2001; 345: 631–7
25.Рамзи Р. Э., Хаммонд Э.Дж., Перчальский Р.Ю., Уайлдер Б.Дж. Поглощение мозгом фенитоина, фенобарбитала и диазепама Arch Neurol . 1979; 36: 535–9
26. Леппик И.Е., Дериван АТ, Homan RW, Уокер Дж, Рамзи Р. Э., Патрик Б. Двойное слепое исследование лоразепама и диазепама при эпилептическом статусе JAMA . 1983; 249: 1452–4
27. Camfield CS, Камфилд PR, Смит Э, Дули Дж. М..Домашнее применение ректального диазепама для профилактики эпилептического статуса у детей с судорожными расстройствами J Child Neurol . 1989; 4: 125–6
28. Lahat E, Гольдман М, Барр Дж. Бистрицер Т, Беркович М. Сравнение интраназального введения мидазолама с внутривенным диазепамом для лечения фебрильных судорог у детей: проспективное рандомизированное исследование BMJ . 2000; 321: 83–6
29. Родитель JM, Lowenstein DH. Лечение рефрактерного генерализованного эпилептического статуса непрерывной инфузией мидазолама Неврология .1994; 44: 1837–40
30. Элдон М.А., Loewan GR, Войтман Р.Э., Koup JR. Фармакокинетика и переносимость внутривенного введения фосфенитоина и фенитоина здоровым субъектам Can J Neurol Sci . 1993; 20: S810
31. Allen FH, Рунге RW, Легарда С. Безопасность, переносимость и фармакокинетика внутривенного фосфенитоина при эпилептическом статусе Эпилепсия . 1995; 36 (приложение 4): 90–4
32.Браун Т.Р., Куглер А.Р., Элдон М.А. Фармакология и фармакокинетика фосфенитоина Неврология . 1996; 46 (6 Suppl 1): S3–7
33. Cerebyx: готовое справочное руководство с информацией о назначении. Нью-Йорк: Parke-Davis, 1996.
34. Ramsay RE, ДеТоледо Дж. Внутривенное введение фосфенитоина: варианты ведения судорог Неврология . 1996; 46 (6 Suppl 1): S17–9
35. Усман Б.М., Уайлдер Би Джей, Рамзи RE.Внутримышечное использование фосфенитоина: обзор Неврология . 1996; 46 (6 Suppl 1): S24–8
36. Sinha S, Наритоку ДК. Внутривенный вальпроат хорошо переносится нестабильными пациентами с эпилептическим статусом Неврология . 2000; 55: 722–4
Судорожные припадки у взрослых без анамнеза могут быть вызваны рядом факторов.
Судороги у взрослых без судорог в анамнезе могут быть вызваны рядом факторов, от высокого кровяного давления, злоупотребления наркотиками и токсического воздействия до травмы головного мозга, инфекции мозга (энцефалита) и сердечных заболеваний.Растущее количество доказательств также указывает на то, что иммунная дисфункция или аномальная аутоиммунная активность могут вызвать внезапное начало судорог у взрослых, не имеющих в анамнезе болезни. 2
Судороги у взрослых без судорог в анамнезе могут быть вызваны рядом факторов, от высокого кровяного давления, злоупотребления наркотиками и токсического воздействия до травмы головного мозга, инфекции мозга (энцефалита) и сердечных заболеваний.
Иммунная дисфункция или аномальная аутоиммунная активность могут вызвать внезапное начало судорог у взрослых, не имеющих заболевания в анамнезе. 2
Хорошо известно, что люди с определенными аутоиммунными заболеваниями, такими как волчанка, диабет 1 типа, целиакия, рассеянный склероз, ревматоидный артрит и псориаз, подвергаются большему риску развития эпилептических припадков. Исследования показывают, что риск в 4 раза у взрослых и в 5 раз у детей. 3 По мнению исследователей, «иммунная дисфункция может быть частично ответственной за эту связь». 4
Исследователи из клиники Мэйо отмечают: «В настоящее время признанный и общепризнанный факт, что часть пациентов с впервые возникшей эпилепсией может иметь аутоиммунную этиологию.” 5 Лица с аутоиммунными припадками обычно не реагируют на традиционные противосудорожные препараты и методы лечения, и их часто классифицируют как лиц с лекарственно-устойчивой эпилепсией. 5
«В настоящее время это признанный и общепризнанный факт, что часть пациентов с впервые возникшей эпилепсией может иметь аутоиммунную этиологию», — утверждают исследователи из клиники Мэйо. 5
Лица с аутоиммунными припадками обычно не реагируют на традиционные противосудорожные препараты и методы лечения, и их часто классифицируют как лиц с лекарственно-устойчивой эпилепсией. 5
Остальные согласны. Аутоиммунные факторы могут играть роль в возникновении судорог у взрослых без анамнеза и не поддающихся лечению стандартными лекарствами. «Накапливающиеся данные подтверждают роль аутоиммунных факторов у пациентов с припадками, устойчивыми к AED [противоэпилептическим препаратам]». 6
Определение того, является ли аутоиммунное заболевание причиной судорог или лекарственно-устойчивой эпилепсией, важно, поскольку лечение иммунотерапией может значительно повлиять на шансы на выздоровление. 7 Фактически, одно исследование показало, что у 81% пациентов было «значительное улучшение судорожного статуса», а 67% достигли «отсутствия приступов, большинство из которых были устойчивы к противоэпилептическим препаратам [AED]». 7
Определение того, является ли аутоиммунное заболевание причиной судорог или лекарственно-устойчивой эпилепсией, важно, поскольку лечение иммунотерапией может значительно повлиять на шансы на выздоровление. 7
Одно исследование показало, что 81% пациентов имели «значительное улучшение судорожного статуса» и 67% достигли «отсутствия приступов», большинство из которых были устойчивы к противоэпилептическим препаратам [AED].” 7
Аутоантитела, энцефалит и судороги
Идентифицируется все большее количество аутоантител, которые связаны с припадками, причина которых не известна. «Конкретные аутоиммунные причины, обычно связанные с аутоантителами, все чаще выявляются в подгруппе ранее идиопатических судорожных расстройств». 8
Другие сообщают: «широко распространено мнение, что антитела, направленные против внутриклеточных антигенов или поверхностных антигенов нейронов, являются потенциальными причинами [идиопатических припадков].” 6
В нескольких исследованиях сообщается о наличии специфических нейронных аутоантител у пациентов с аутоиммунной эпилепсией, включая антитела против рецептора NMDA, рецепторов AMPA, белка LGI1 и рецептора GABAb.
В некоторых случаях аутоиммунные судороги могут быть результатом вызванной инфекцией аутоиммунной энцефалопатии / энцефалита. Это происходит, когда иммунная система вырабатывает антитела, предназначенные для уничтожения чужеродных веществ (например, бактерий, вирусов), но вместо этого по ошибке атакует здоровые ткани мозга (аутоантитела), вызывая воспаление (энцефалит) и начало судорог у детей и взрослых без анамнеза. эпилепсии.
В некоторых случаях судороги могут быть следствием аутоиммунного энцефалита, вызванного инфекцией.
Это происходит, когда иммунная система вырабатывает антитела, предназначенные для уничтожения чужеродных веществ (например, бактерий, вирусов), но вместо этого по ошибке атакует здоровые ткани мозга (аутоантитела), вызывая воспаление (энцефалит) и начало судорог у детей и взрослых без история эпилепсии.
«Известно, что некоторые инфекции вызывают энцефалит (воспаление головного мозга) и эпилепсию у детей», — заявляют Корфф и Дейл. 10
«Некоторые из них напрямую поражают мозг и вызывают первичный вирусный энцефалит; с другой стороны, определенные микроорганизмы могут вызывать вторичный аутоиммунный энцефалит.«Например, простой герпес и микоплазма обладают наибольшим потенциалом развития продолжающейся эпилепсии. 10
Cunningham Panel ™ выявляет аутоиммунные припадки
Исследователи описывают случай 15-летней девочки, у которой внезапно развились психоневрологические симптомы наряду с эпизодами, напоминающими судороги. Тест пациента на антитела к NMDAR был отрицательным, результаты МРТ были нормальными. Однако результаты ее теста Cunningham Panel ™ были положительными, что указывало на то, что ее симптомы, включая судороги, вероятно, были вызваны аутоиммунной реакцией, вызванной инфекцией (инфекциями).
Девочке проведена иммунотерапия, в том числе плазмаферез. После 2 недель лечения ее симптомы полностью исчезли. 11
- Стивен, Л.Дж., Броди, М.Дж. Фармакотерапия эпилепсии. CNS Drugs 25, 89–107 (2011). https://www.ncbi.nlm.nih.gov/pubmed/21254787
- Дубей Д., Алкаллаф А., Хейс Р. и др. Распространенность неврологических аутоантител при эпилепсии неустановленной этиологии.JAMA Neurol. 2017 г. https://jamanetwork.com/journals/jamaneurology/fullarticle/2599939
- Онг М., Кохан И.С., Цай Т., Горман М.П., Мандл К.Д. Доказательства аутоиммунной этиологии эпилепсии на популяционном уровне. JAMA Neurol. 2014. 71 (5): 569–574. DOI: 10.1001 / jamaneurol.2014.188 https://jamanetwork.com/journals/jamaneurology/fullarticle/1851479
- Amanat, Man et al. Судороги как клиническое проявление соматических аутоиммунных заболеваний. Захват — Европейский журнал эпилепсии, том 64, 59–64 https: // www.seizure-journal.com/article/S1059-1311(18)30589-2/fulltext
- MedPage сегодня. Нюберг. Выявление и лечение аутоиммунной эпилепсии. 13 июля 2018 г. https://www.medpagetoday.com/resource-centers/con Contemporary-advances-epilepsy/identification-and-treatment-autoimmune-epilepsy/2088
- Fang Z, Yang Y, Chen X и др. Достижения в области аутоиммунной эпилепсии, связанной с антителами, их потенциальных патогенных молекулярных механизмов и современных рекомендуемых иммунотерапевтических средств. Фронт Иммунол.2017; 8: 395. Опубликовано 25 апреля 2017 г. doi: 10.3389 / fimmu.2017.00395 https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5403900/
- Quek AM, Britton JW, McKeon A и др. Аутоиммунная эпилепсия: клинические характеристики и ответ на иммунотерапию. Arch Neurol. 2012. 69 (5): 582–593. DOI: 10.1001 / archneurol.2011.2985 https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3601373/
- Онг МС, Кохан И.С., Цай Т., Горман М.П., Мандл К.Д. Доказательства аутоиммунной этиологии эпилепсии на популяционном уровне.JAMA Neurol. 2014. 71 (5): 569–574. DOI: 10.1001 / jamaneurol.2014.188 https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4324719/
- Dubey, Divyanshu et al. Ретроспективные серии клинических случаев, лечения и исходов пациентов с аутоиммунной эпилепсией. Захват — Европейский журнал эпилепсии, том 29, 143-147 https://www.ncbi.nlm.nih.gov/pubmed/26076858
- Кристиан М. Корфф, Рассел К. Дейл. Иммунная система при припадках у детей и эпилепсиях. Педиатрия, сентябрь 2017 г., 140 (3) e20163534; DOI: 10.1542 / peds.2016-3534 https://pediatrics.aappublications.org/content/140/3/e20163534
- Барзман Д.Х., Джексон Н., Сингх У., Гриффи М., Сортировщик М., Бернштейн Дж. Атипичное проявление острого психоневрологического синдрома у детей, отвечающего на лечение плазмаферезом.

