Городская клиническая больница №31 — Пациентам в помощь. Гематологические заболевания. Введение. Часть I. Лимфомы (страница 11)
Страница 11 из 33
Хронический лимфоцитарный лейкоз\лимфома из малых лимфоцитов
Хронический лимфоцитарный лейкоз\лимфома из малых лимфоцитов относится к классу индолентных, или вялотекущих, медленных лимфом. При этом заболевании изменяется состав крови, а также иногда увеличиваются лимфатические узлы и селезенка. У больного могут появляться и такие признаки болезни, которые называются «В-симптомы»: поднимается температура, он быстро худеет и может сильно потеть вечером и ночью. В связи с тем, что болезнетворные клетки поселяются в костном мозге и вытесняют нормальные, то в крови снижается количество гемоглобина и тромбоцитов и одновременно повышается количество лейкоцитов. Когда гемоглобина меньше нормы, больной быстро слабеет. Когда мало тромбоцитов, начинается кровоточивость, то есть без причины возникают мелкие и крупные «синяки» на коже и во рту, появляется кровь при чистке зубов, менструальные кровотечения у женщин длятся дольше.
Болезнь часто проявляется своими осложнениями, поскольку даже на самой ранней стадии она может вызвать другие нарушения иммунитета: аутоиммунные осложнения, холодовой агглютинационный синдром, криоглобулинемию, артриты и так далее.
Диагноз
Хронический лимфоцитарный лейкоз всегда сопровождается повышением количества лимфоцитов крови, поэтому часто для установления диагноза достаточно провести проточную цитометрию крови. Эта болезнь способна перерождаться в более агрессивную диффузную В-клеточную крупноклеточную лимфому, и значит, если увеличены лимфатические узлы, необходимо сделать биопсию увеличенного узла для морфологического и иммуногистохимического исследования. Только после такого комплексного исследования можно быть уверенным в диагнозе и провести эффективное лечение.
Чтобы точно узнать, есть ли увеличенные лимфатические узлы или одиночные образования (опухоли) и каково их количество в тех частях тела, которые нельзя увидеть простым глазом или прощупать руками, необходимо сделать компьютерную томографию грудной клетки, брюшной полости, малого таза.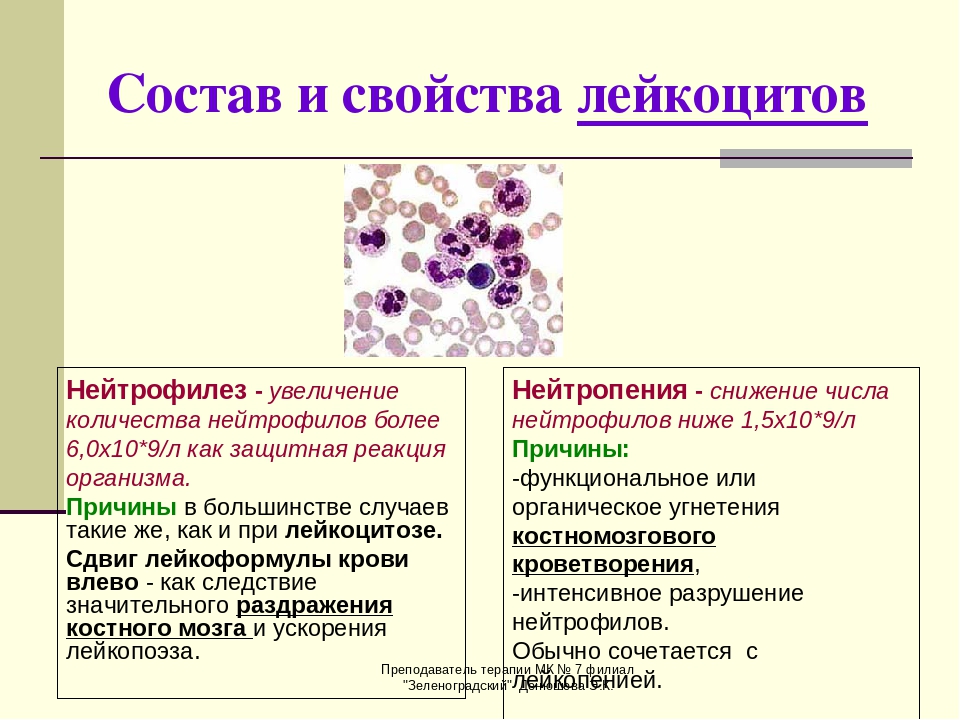 Стадию болезни устанавливают по системе предложенной Rai и Binet, которая показывает, увеличены ли селезенка и лимфоузлы, изменен ли состав крови.
Стадию болезни устанавливают по системе предложенной Rai и Binet, которая показывает, увеличены ли селезенка и лимфоузлы, изменен ли состав крови.
Если заболевание проявляется только увеличением лимфатических узлов, то врачи называют данное состояние «лимфомой из малых лимфоцитов». Если же у пациента в крови повышены лейкоциты, снижены гемоглобин и тромбоциты, то ставят диагноз «хронический лимфоцитарный лейкоз». Когда врач-морфолог выдает заключение по результатам исследования лимфатического узла, то диагноз иногда пишет через косую черту, тем более что прогноз и лечение у этих заболеваний одинаковые. Более точный диагноз ставит лечащий врач на основании всей полноты анализов пациента.
Лечение
В тех случаях, когда болезнь протекает медленно и бессимптомно, то есть не имеет выраженных и беспокоящих признаков, лечение можно отложить. Пациенты сдают время от времени контрольные анализы крови и наблюдаются амбулаторно.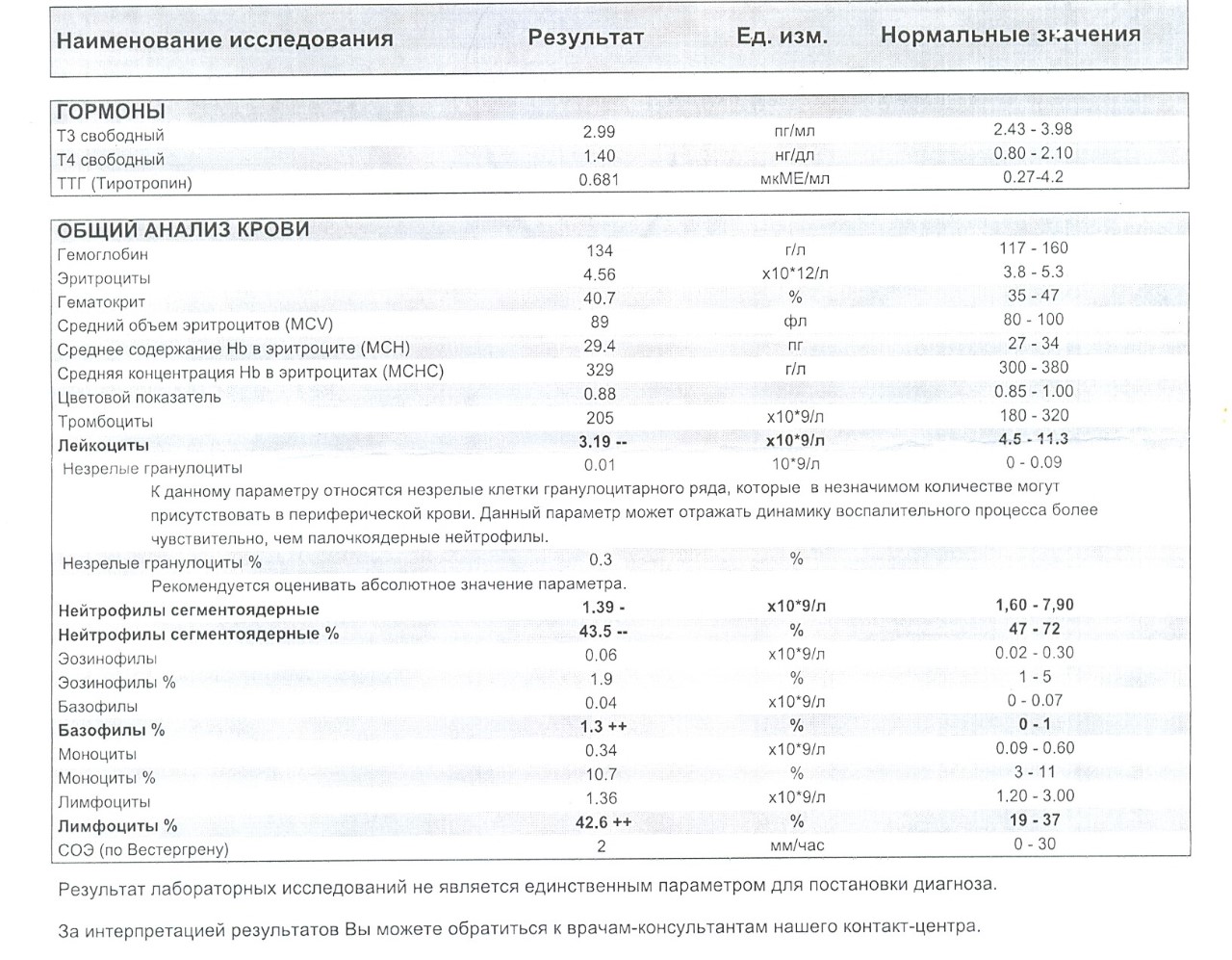 Только тогда, когда появляются тревожные признаки болезни, врач-гематолог решает начать лечение.
Только тогда, когда появляются тревожные признаки болезни, врач-гематолог решает начать лечение.
Показания к началу лечения:
- Уменьшение количества клеток крови (тромбоцитов, эритроцитов).
- Аутоиммунные осложнения.
- Увеличение лимфатических узлов, селезенки, печени, которое сопровождается болью или другими жалобами.
- Появление В-симптомов или сильной слабости.
- Быстрое увеличение количества опухолевых клеток крови
Лечение хронического лимфоцитарного лейкоза небольшим, но достаточным введением в организм больного лекарств, включая ритуксимаб, имеет хороший, стойкий эффект. Применение современных схем лечения позволяют успешно лечить более 95% пациентов.
Лейкопения что это такое, причины возникновения у взрослых, симптомы и лечение
Лейкопения — что это?
Состояние, названное лейкопенией, характеризуется снижением в крови количества лейкоцитов. Причинами возникновения становятся различные сбои в организме, т.е. патологии. Но также снижение количества лейкоцитов может быть связано с физиологической проблемой.
Причинами возникновения становятся различные сбои в организме, т.е. патологии. Но также снижение количества лейкоцитов может быть связано с физиологической проблемой.
Довольно часто лейкопения развивается у людей с раковыми заболеваниями.
Функция лейкоцитов связана с обеспечением защиты организма человека от вредоносных агентов. Агенты эти могут проникать в организм извне либо образовываться в нем.
В норме показатель количества лейкоцитов 4,5х109/л – 10х109/л. Если показатель падает ниже 4х109/л, можно говорить о проблеме.
По строению своему лейкоциты разные, лейкопения снижает количество определенных их видов.
Классификация
Как уже говорилось один из видов синдрома – физиологический. Встречается он достаточно редко, примерно не более чем у 10 процентов людей.
Никаких неудобств эти люди не испытывают, их иммунитет не снижен, жалоб на здоровье нет.
Но если синдром возник по причине какого-либо заболевания, это уже синдром патологический.
У незначительной части населения синдром наследственный, а не приобретенный.
В редких случаях недостаточное количество лейкоцитов – результат перемещения их в сосуды. В этом случае диагностируют синдром перераспределительный. Когда же количество лейкоцитов снижается во всем кровяном русле, диагностируют синдром истинный.
Нейтропении – самый распространенный вид синдрома. Выделяют несколько ее стадий:
- Стадия легкая:от 1000 до1500 нейтрофилов (один из видов лейкоцитов) в 1 мкл крови;
- Стадия средней степени тяжести:от 500 до 1000 в 1 мкл;
- Стадия тяжелая:менее 500 мкл в 1 мл.
Синдром бывает острым и хроническим. Острый длится от нескольких часов до нескольких дней. Синдром хронический – может продолжаться до нескольких лет.
Почему синдром проявляется у онкобольного?
Причины возникновения синдрома при раковых заболеваниях различные. Вот некоторые из них:
Вот некоторые из них:
- Метастазирование атипичных клеток в костный мозг. В этом случае происходит вытеснение раковыми клетками ткани здоровой. В результате нарушается процесс образования форменных элементов крови.
- Аутоиммунность. Иммунитет воздействует на собственные же лейкоциты, и те ускоренно разрушаются
- Цитостатическое действие. Мишенью химиопрепаратов становятся не только атипичные клетки, но и некоторые здоровые ткани.
- Последствия терапии лучевой.
Опасность возникновения синдрома в том, что сокращение числа лейкоцитов снижает защиту организма, повышает восприимчивость его к разного рода инфекционным вторжениям.
Выявление
У синдрома может и не быть выраженной симптоматики. Если это форма легкая, их вообще не будет. Если же количество белых телец крови значительно снизится, начнут развиваться инфекционные патологии.
Один из симптомов синдрома – лихорадочное состояние.
Среди симптомов синдрома:
- Чувство слабости;
- Состояние головокружения;
- Слизистые оболочки кровоточат;
- На коже появляются кровоизлияния, некоторые иные.
Среди серьезных последствий инфекционного характера – сепсис, шок септический.
Сниженное число лейкоцитов выявляет анализ крови.
Рекомендации и лечение
Врачу-онкологу необходимо мониторить число лейкоцитов у больного. Если пациент проходит химиотерапевтический курс, это вдвойне важно.
Существуют несложные рекомендации для тех, у кого выявлен синдром:
- Нельзя пить некипяченую воду;
- Мясо тщательнее проваривать;
- Пить молоко только пастеризованное;
- Тщательнее мыть фрукты и овощи.

- Избегать контактов с людьми, страдающими инфекционными заболеваниями;
- Носить, особенно в общественных местах, защитную маску.
- Обратиться к врачу, если температура тела повысилась.
Больные, у которых синдром четко выражен, должны находиться в изолированном положении. Необходимо соблюдать режим асептики и антисептики.
Онкологические больные получают медикаменты, стимулирующие образование новых лейкоцитов, например, Лейкоген. Дополнительно – необходимо принимать витамины и микроэлементы.
В клинике интегративной онкологии Onco.Rehab Вы сможете пройти первоклассное лечение по международным протоколам. Мы ответственны за своих пациентов.
причины, пониженный показатель, низкий уровень ниже нормы
Показатели анализа крови детей очень важны, так как позволяют оценить, здоров ли ребенок или у него есть какое-либо заболевание, требующее медицинской помощи. Одним из важнейших показателей выступает количество лейкоцитов. В зависимости от разных патологий и внешних факторов это количество может меняться. В каких случаях определяют лейкоциты ниже нормы и опасно ли это для здоровья ребенка?
Одним из важнейших показателей выступает количество лейкоцитов. В зависимости от разных патологий и внешних факторов это количество может меняться. В каких случаях определяют лейкоциты ниже нормы и опасно ли это для здоровья ребенка?Какое количество считают пониженным
Лейкоцитами называются белые кровяные клетки, защищающие организм от разных неблагоприятных факторов, например, инфекций.
Лейкопению диагностируют при снижении показателя более чем на 2 х 109/л от возрастной нормы.
Причины лейкопении
Снижение числа белых клеток крови бывает обусловлено:
- Нехваткой веществ, которые требуются для образования таких кровяных клеток.
 К таким веществам относят витамины группы В, аскорбиновую кислоту, железо, цинк, селен, белки, йод и многие другие соединения. При их недостаточном поступлении у ребенка также будет снижаться число эритроцитов и количество гемоглобина.
К таким веществам относят витамины группы В, аскорбиновую кислоту, железо, цинк, селен, белки, йод и многие другие соединения. При их недостаточном поступлении у ребенка также будет снижаться число эритроцитов и количество гемоглобина. - Разрушением белых кровяных клеток, которое могут вызвать бактериальные инфекции, лекарственные препараты, токсины и многие другие факторы.
- Иммунным ответом на вирусную инфекцию, при котором лейкоциты перемещаются в пораженные вирусом ткани, а в кровотоке их становится меньше, хотя в целом число лейкоцитов в организме не понижается.
- Нарушением функции костного мозга. Выработка в нем лейкоцитов может угнетаться некоторыми генетическими болезнями, опухолевым процессом, ядами, ионизирующим облучением, химиотерапией и аутоиммунными процессами.
Советуем посмотреть познавательное видео, в котором освещается проблема пониженного уровня лейкоцитов у детей:
youtube.com/embed/D3_SOfQFD94?modestbranding=1&iv_load_policy=3&rel=0″/>
Лейкопения наблюдается:
- При вирусных инфекциях, например, ветряной оспе, мононуклеозе или краснухе. Пониженный показатель при таких болезнях отмечают и некоторое время после выздоровления.
- При гиповитаминозе, а также при недостаточном питании (голодании).
- При пониженном артериальном давлении.
- При апластической анемии.
- При гнойных инфекциях и септическом поражении.
- В последних стадиях опухолей, а также при остром лейкозе.
- При системных заболеваниях. Лейкопению отмечают при ревматоидном артрите, а также при волчанке.
- После лечения цитостатическими препаратами, которые наиболее часто назначают при опухолях.
 Также снижение лейкоцитов провоцирует применение стероидов, антибиотиков, противовоспалительных, противосудорожных средств и некоторых других лекарств.
Также снижение лейкоцитов провоцирует применение стероидов, антибиотиков, противовоспалительных, противосудорожных средств и некоторых других лекарств. - После воздействия радиационного излучения. Такие лучи угнетают выработку лейкоцитов, поэтому их снижение будет при радиотерапии или лучевой болезни.
- При выраженной аллергии (анафилактическом шоке).
- При эндокринных болезнях, например, при поражениях щитовидной железы (гипотиреозе) или при сахарном диабете.
- При гиперфункции селезенки, в результате чего кровяные клетки разрушаются в большем количестве.
Изменения лейкоцитарной формулы
Помимо оценки общего количества белых кровяных клеток врачи обращают внимание и на соотношение их разных видов, которое называют лейкоцитарной формулой. Если у ребенка снижен процент нейтрофилов, такое состояние называется нейтропенией. При снижении числа лимфоцитов диагностируется лимфоцитопения, а при более низком показателе эозинофилов или моноцитов речь идет, соответственно, о эозино- или моноцитопении.
Если у ребенка снижен процент нейтрофилов, такое состояние называется нейтропенией. При снижении числа лимфоцитов диагностируется лимфоцитопения, а при более низком показателе эозинофилов или моноцитов речь идет, соответственно, о эозино- или моноцитопении.
Оценка лейкоформулы и ее изменений помогает в диагностике разных болезней. Например, лейкоциты и нейтрофилы понижены у ребенка при ветряной оспе, а лейкоциты и лимфоциты снижаются при иммунодефиците или туберкулезе.
Наиболее частые причины понижения числа отдельных форм лейкоцитов представлены в таблице:
Симптомы
Сам по себе низкий уровень лейкоцитов является бессимптомным состоянием, однако понижение числа таких клеток крови сказывается на иммунитете ребенка, поэтому родители отметят более частые вирусные инфекции. Если пониженные лейкоциты выступают одним из симптомов болезни, то у ребенка может быть лихорадка, озноб, тахикардия, озноб, головокружения, слабость, головные боли, увеличенные лимфоузлы и другие симптомы.
Если пониженные лейкоциты выступают одним из симптомов болезни, то у ребенка может быть лихорадка, озноб, тахикардия, озноб, головокружения, слабость, головные боли, увеличенные лимфоузлы и другие симптомы.
Что делать
Если лейкопению обнаружили у ребенка во время планового обследования, нужно обратиться с результатами анализа к врачу и пройти более детальное обследование. При незначительном снижении показателя и обнаружении гиповитаминоза ребенку назначат витаминные препараты и откорректируют рацион.
Если дополнительные обследования подтвердили какое-либо заболевание, врач назначит требуемое медикаментозное лечение.
Как только основная болезнь будет вылечена и ребенок пойдет на поправку, в течение нескольких недель число лейкоцитов восстановится.
Родителям следует знать, что сниженные лейкоциты являются фактором риска для «присоединения» инфекции, поэтому им следует уделить внимание таким нюансам:
- Всю еду для ребенка следует подвергать тщательной термической обработке, а овощи и фрукты – мыть, после чего очищать.

- Не давайте ребенку некипяченую воду или сырое молоко.
- Фермерскую продукцию временно отмените и покупайте для ребенка молочные продукты в заводских упаковках.
- Направляясь в общественные места, надевайте ребенку защитную маску.
- Исключите контакты с болеющими людьми. Если мама или другой близкий родственник заболеет ОРВИ, то они должны носить маску, чтобы не представлять опасность для ребенка с лейкопенией.
Подробнее о клиническом анализе крове смотрите в передаче доктора Комаровского.
Клинический анализ крови (5 DIFF) с подсчетом лейкоцитарной формулы врачом КЛД (венозная кровь) — Комплексы медицинских анализов и их цен в KDL
Наиболее востребованное лабораторное исследование крови, в котором определяется количество и соотношение основных видов клеток: эритроциты с количественным определением в них гемоглобина, гематокрит и другие эритроцитарные показатели (MCV, MCH, MCHC), тромбоциты, лейкоциты с обязательным приготовлением мазка крови и подсчетом лейкоцитарной формулы квалифицированным врачом клинической лабораторной диагностики.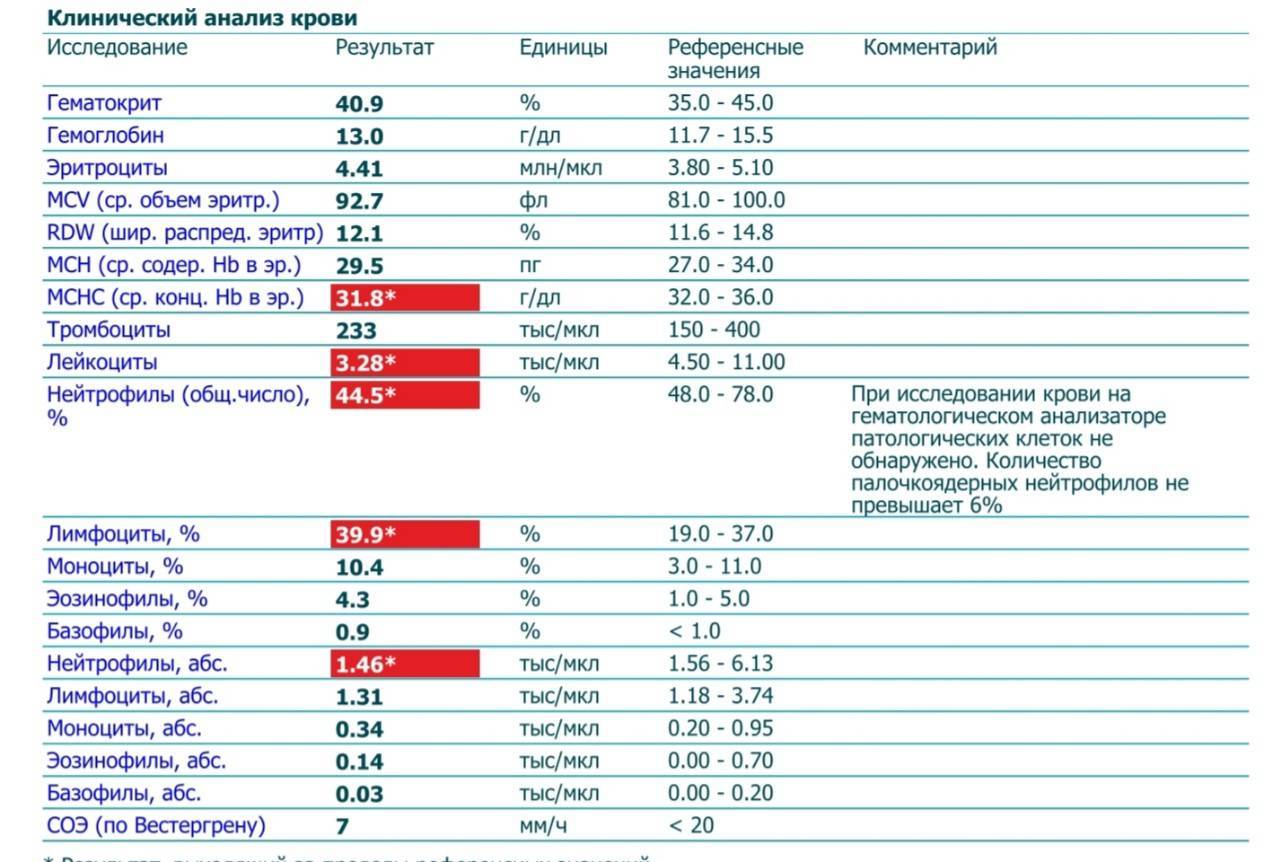 Может называться также общий анализ крови, анализ крови с формулой, анализ крови с подсчетом палочек.
Может называться также общий анализ крови, анализ крови с формулой, анализ крови с подсчетом палочек.
В каких случаях обычно назначают исследование на клинический анализ крови с лейкоцитарной формулой
- При всех острых заболеваниях для оценки состояния организма
- Для контроля эффективности терапии инфекционных заболеваний
- Для выявления заболеваний крови
- Перед госпитализацией, оперативными вмешательствами
- Перед вакцинацией для исключения противопоказаний
- Для контроля состояния во время беременности
Что именно определяют в процессе анализа
Эритроциты (RBC) — клетки красной крови. Имеет значение не только их количество, но и размер, форма и насыщенность гемоглобином (Нв) — белком, переносчиком кислорода, обеспечивающим кислородообмен организма.
Гематокрит (Ht) — доля эритроцитов в % от общего объёма крови, необходимый показатель для диагностики анемии.
MCV — средний объём эритроцита, применим в диагностике причин анемии.
MCH — усредненное содержание гемоглобина в одном эритроците дополнительно покажет наличие анемии.
MCHC — степень насыщения гемоглобином эритроцита актуальна в диагностике анемий, связанных с дефицитом железа.
Относительная ширина распределения эритроцитов по объёму (RDW) — мера распространения эритроцитов по объему крови.
Тромбоциты (PLT) — цитоплазматические фрагменты мегакриоцитов, участвующие в формировании тромба для остановки кровотечения, образуются в костном мозге каждые 7–10 дней. В случае получения низкого количества тромбоцитов при автоматизированном исследовании нужно исключить феномен ЭДТА- индуцированной трмбоцитопении — склеивания клеток в агрегаты, для этого проводится микроскопия мазка крови с подсчетом количества тромбоцитов и оценки наличия агрегатов.
Лейкоциты (WBC) — клетки иммунной системы, различные по функциям, находят выражение в лейкоцитарной формуле.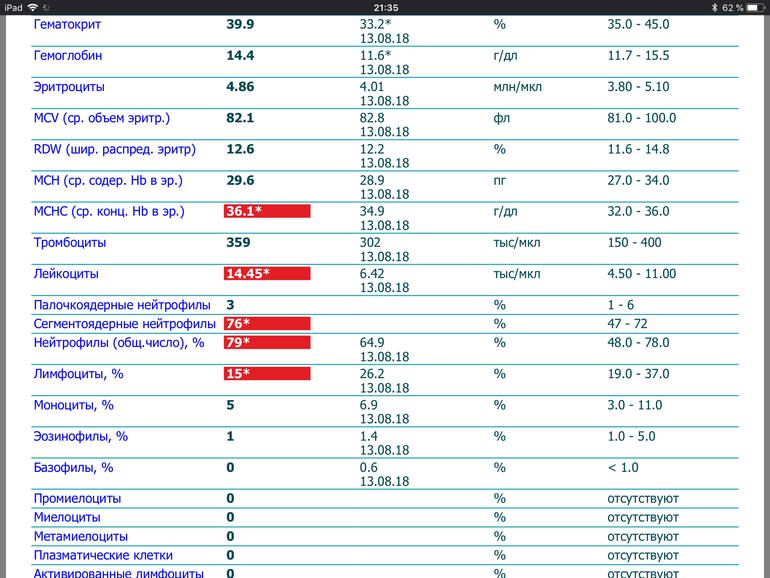 При нормальном варианте лейкоформулы процентные соотношения разных популяций не нарушены: нейтрофилы, моноциты, лимфоциты, базофилы, эозинофилы находятся в своих референсных значениях. Наличие атипичных или незрелых форм клеток в пробе крови обязательно отражается в бланке результата.
При нормальном варианте лейкоформулы процентные соотношения разных популяций не нарушены: нейтрофилы, моноциты, лимфоциты, базофилы, эозинофилы находятся в своих референсных значениях. Наличие атипичных или незрелых форм клеток в пробе крови обязательно отражается в бланке результата.
Что означают результаты теста
Анализ крови с подсчетом лейкоцитарной формулы несет важную информацию для врачей различных специальностей об общих и частных патологических изменениях в работе организма:
- Лейкоциты повышаются в ответ на развитие инфекции, при заболеваниях крови, аутоиммунных реакциях. Снижаются лейкоциты при тяжелых формах заболеваний, интоксикациях, части вирусных инфекций и токсическом действий лекарств.
- Нейтрофилы начинают преобладать в лейкоцитарной формуле при инфекциях бактериальной этиологии, травмах, отравлениях и после операций или другом повреждении тканей. Понижается количество нейтрофилов как результат угнетения деятельности костного мозга при лекарственных и аутоиммунных поражениях.

- Лимфоциты повышаются как индикаторы активности клеточного иммунного ответа при вирусных и некоторых бактериальных инфекциях, лимфолейкозах. Количество лимфоцитов снижается при длительной персистенции вирусов (ВИЧ, гепатиты, герпесвирусы), при терапии аутоиммунных болезней кортикостероидами.
- Моноциты повышаются при вирусных инфекциях, длительно текущем хроническом воспалении, некоторых видах лейкоза.
- Эозинофилы обычно повышены при аллергических заболеваниях, паразитарных инвазиях.
- Базофилы возрастают в ответ на хроническое воспаление, аллергию и уремию.
Формула крови может физиологически изменяться в зависимости от суточного ритма, характера питания, изменения температурного режима окружающей среды, волнения.
Обычный срок выполнения теста
Выдача результат производится в течение 1–2 суток.
Нужна ли специальная подготовка к анализу
Специальная подготовка не требуется. Анализ можно сдать в течение дня, но не ранее чем через 3 часа после еды.
Подробную информацию можно прочитать в разделе «Подготовка».
Интерфероновый статус
12 Октября 2016Автор: к.м.н. Т.П. Оспельникова НИИ Эпидемиологии и Микробиологии имени Н.Ф. Гамалеи Минздравсоцразвития РФ
Неспецифическая резистентность организма характеризуется понятием «интерфероновый статус», служащий интегральным критерием функционального состояния системы ИФН.
Термин «интерфероновый статус» был предложен Ф.И.Ершовым в 1986 г. Тогда же разработана методология определения ИФН статуса и представлены научные доказательства изменений различных звеньев системы ИФН при разных формах патологии. В последующие годы эта методика широко использована для определения показателей системы ИФН у больных с вирусным гепатитом, гриппом и ОРВИ, герпесом, при аутоиммунных, онко- и аллергических заболеваниях и других формах патологии и, как следствие, показано влияние на ИФН статус экзогенных препаратов ИФН-a, -b, -g и индукторов ИФН. Как оказалось, сниженный интерфероногенез свидетельствует о хронизации заболевания, прогрессировании вирусной инфекции. ИФНдефицитные синдромы с полным или частичным выпадением различных звеньев системы ИФН (альфа- или гамма-ИФН) являются причиной или следствием острых и хронически рецидивирующих вирусных инфекций, врожденных или приобретенных ее дефектов, сопровождающих стрессорные воздействия, аутоиммунные, аллергические, онкологические заболевания и СПИД. Следует отметить, что в 10 — 20 % случаев даже у практически здоровых людей определяются различные виды нарушения интерферонообразования. В целом, «интерфероновый статус», как показатель функциональной активности системы интерферона, позволяет судить об иммунореактивности организма in situ.
Как оказалось, сниженный интерфероногенез свидетельствует о хронизации заболевания, прогрессировании вирусной инфекции. ИФНдефицитные синдромы с полным или частичным выпадением различных звеньев системы ИФН (альфа- или гамма-ИФН) являются причиной или следствием острых и хронически рецидивирующих вирусных инфекций, врожденных или приобретенных ее дефектов, сопровождающих стрессорные воздействия, аутоиммунные, аллергические, онкологические заболевания и СПИД. Следует отметить, что в 10 — 20 % случаев даже у практически здоровых людей определяются различные виды нарушения интерферонообразования. В целом, «интерфероновый статус», как показатель функциональной активности системы интерферона, позволяет судить об иммунореактивности организма in situ.
В настоящее время метод определения «интерферонового статуса» проводят микрометодом по методике в вирусологическом боксе, соблюдая стерильные условия. Для исследования используется цельная гепаринизированная кровь здоровых и больных людей. Постановка ИФН статуса должна производиться в день забора крови. Методика определения ИФН-статуса позволяет определить следующие основные количественные параметры (Ед/мл):
Постановка ИФН статуса должна производиться в день забора крови. Методика определения ИФН-статуса позволяет определить следующие основные количественные параметры (Ед/мл):
- циркулирующий (сывороточный) ИФН в крови;
- уровень продукции ИФН—a лейкоцитами при стимуляции их вирусом болезни Ньюкасла (ВБН), штамм Канзас, и последующей инактивацией вируса-индуктора in vitro;
- уровень продукции ИФН-g лейкоцитами при индукции их митогеном – фитогемагглютинином ( ФГА Р, «Difco» ) в дозе 10 мкг/мл in vitro.
- уровень продукции спонтанного ИФН in vitro.
Постановка ИФН статуса в более чем 500 пробах цельной крови практически здоровых лиц позволила определить средние количественные значения физиологической нормы показателей ИФН-статуса. Так, за показатели ИФН-a в норме для взрослых принимают значения 640 Ед/мл, ИФН-g – 128 Ед/мл, сывороточного ИФН < 2-8 Ед/мл, спонтанно продуцируемого ИФН < 2 Ед/мл. При недостаточности интерфероногенеза 1, 2, 3, 4 степени продукция a-ИФН лейкоцитами соответственно составляла 320, 160-80, 40 и менее 40 Ед/мл, продукция g-ИФН лейкоцитами – 64, 32-16, 8, 4 и менее Ед/мл. За показатели ИФН-a в норме для детей до 14 лет принимают значения 320 Ед/мл, ИФН-g – 64 Ед/мл, сывороточного ИФН < 2-8 Ед/мл, спонтанно продуцируемого ИФН < 2 Ед/мл. При дефиците интерфероногенеза 1, 2, 3, 4 степени продукция a-ИФН лейкоцитами соответственно составляла 160, 80-40, 20 и менее 20 Ед/мл, продукция g-ИФН лейкоцитами – 32, 8-16, 4 и менее Ед/мл. Следует подчеркнуть,, что у пожилых людей старше 60 лет в 70% случаев обнаруживается физиологическая недостаточность системы ИФН по 2 или 3 показателям, причём у каждого второго доминирует дефицит продукции g-ИФН (иммунного ИФН), что коррелирует со снижением у них показателей врожденного и адаптивного иммунитета.
При недостаточности интерфероногенеза 1, 2, 3, 4 степени продукция a-ИФН лейкоцитами соответственно составляла 320, 160-80, 40 и менее 40 Ед/мл, продукция g-ИФН лейкоцитами – 64, 32-16, 8, 4 и менее Ед/мл. За показатели ИФН-a в норме для детей до 14 лет принимают значения 320 Ед/мл, ИФН-g – 64 Ед/мл, сывороточного ИФН < 2-8 Ед/мл, спонтанно продуцируемого ИФН < 2 Ед/мл. При дефиците интерфероногенеза 1, 2, 3, 4 степени продукция a-ИФН лейкоцитами соответственно составляла 160, 80-40, 20 и менее 20 Ед/мл, продукция g-ИФН лейкоцитами – 32, 8-16, 4 и менее Ед/мл. Следует подчеркнуть,, что у пожилых людей старше 60 лет в 70% случаев обнаруживается физиологическая недостаточность системы ИФН по 2 или 3 показателям, причём у каждого второго доминирует дефицит продукции g-ИФН (иммунного ИФН), что коррелирует со снижением у них показателей врожденного и адаптивного иммунитета.
Надо отметить, что указанные выше физиологические нормы были определены практически 20 лет назад. В настоящее же время постоянно ухудшается экологическая обстановка. Например, персистирующая герпес-вирусная инфекция определяется практически у каждого индивидуума, в обществе нарастает социально-психологическая напряжённость и стрессовые ситуации, что постепенно приводит к тому, что показатели физиологических норм ИФН статуса снижаются.
В настоящее же время постоянно ухудшается экологическая обстановка. Например, персистирующая герпес-вирусная инфекция определяется практически у каждого индивидуума, в обществе нарастает социально-психологическая напряжённость и стрессовые ситуации, что постепенно приводит к тому, что показатели физиологических норм ИФН статуса снижаются.
Важным дополнением к определению ИФН статуса является разработанное позже выявление индивидуальной чувствительности конкретного пациента к препаратам индукторов ИФН и иммуномодуляторам, которую оценивают по нарастанию титров ИФН-a и -g после воздействия указанных препаратов на лейкоциты периферической крови in vitro. Чувствительность лейкоцитов к препаратам оценивается в зависимости от кратности увеличения титров:
- При более чем 4х-кратном увеличении- сильно выраженная;
- При 3-4х-кратном увеличении- выраженная;
- При 2х-кратном увеличении титров альфа-, гамма-ИФН под воздействием препарата- слабая чувствительность;
- Если значение ИФН-альфа, -гамма под воздействием препарата не меняется- отсутствие чувствительности.

Исследование ИФН статуса с определением чувствительности к препаратам следует назначать до начала терапии для выявления оптимальной чувствительности лейкоцитов крови к конкретным препаратам у конкретного пациента, что позволяет рекомендовать использование для терапии наиболее активных препаратов.
Оценка выявленных изменений может служить ориентиром в диагностике, лечении и прогнозе заболеваний как вирусной, так и невирусной этиологии. Отметим следующие показания, при которых необходимо исследование ИФН статуса:
- вирусные инфекции: острые и хронические формы;
- аллергические и аутоиммунные заболевания;
- рецидивирующие оппортунистические инфекции;
- часто болеющие дети, пожилые лица;
- врождённые и приобретенные дефекты системы ИФН;
- клинические испытания препаратов ИФН, индукторов ИФН и иммуномодуляторов;
- клиническое применение вышеназванных препаратов и оценка эффективности терапии;
- разработка индивидуальных схем лечения препаратами ИФН, его индукторами и другими иммуноактивными препаратами.

Можно отметить следующее: стрессы, острые вирусные инфекции, аллергические состояния сопровождаются повышением уровня циркулирующего интерферона и снижением уровня индуцируемой продукции a- и g-ИФН лейкоцитами. При бронхиальной астме, аллергическом рините, атопическом дерматите, крапивнице уровень циркулирующего интерферона часто коррелирует с тяжестью заболевания. Хронические вирусные инфекции (грипп, герпес, гепатит) сопровождаются подавлением всех показателей интерферонового статуса. Это же характерно и для аутоиммунных заболеваний (системная красная волчанка, ревматоидный артрит, рассеянный склероз, неспецифический язвенный колит, псориаз). Острый лимфолейкоз, злокачественные образования сопровождаются дефицитом индуцируемой продукции особенно гамма-интерферона.
Следует заметить, что результаты исследования интерферонового статуса необходимо рассматривать в комплексе с остальными лабораторными и клинико-анамнестическими данными. Снижение продукции альфа- и гамма- интерферона, которое может быть и причиной, и следствием острых и хронических вирусных заболеваний, свидетельствует о врожденном или приобретенном дефиците системы интерферонов и может рассматриваться как показание для интерферон-стимулирующей терапии.
Исследование параметров интерферонового статуса используют для подбора и оценки эффективности терапии при использовании препаратов экзогенного интерферона, индукторов интерферона и иммуномодуляторов.
При клинических испытаниях препаратов ИФН и их индукторов и/или в ходе их последующего клинического применения существует необходимость исследования мониторинга показателей ИФН статуса, как критерия эффективности предложенной терапии.
Учитывая выраженную антитуморогенную активность g-ИФН, его тесную прямую и обратную связь с системой интерлейкинов и естественных киллеров, дефицит продукции g-ИФН у пожилых людей, при отсутствии других вызывающих его причин, можно рассматривать как преклинический маркер онкогенных заболеваний. В группу риска могут быть включены также часто болеющие дети и женщины детородного возраста, особенно при наличии различных гинекологических заболеваний, ассоциированных с папиллома-, герпес-, цитомегаловирусными и хламидийными инфекциями, учитывая, что, как правило, эти инфекции имеют латентный персистирующий характер.
Все вышесказанное указывает на целесообразность периодического тестирования системы ИФН у людей. При выявлении функциональной неполноценности системы ИФН в различных возрастных группах повышенного риска и при различных патологических состояниях необходима коррекция системы ИФН. Научно обоснованная тактика профилактической и лечебной коррекции дефектов системы ИФН с помощью препаратов ИФН и его индукторов, а также иммуномодуляторов, позволяет повысить неспецифическую резистентность организма при различных патологических состояниях и, как правило, обнаруживает корреляцию с клиническими результатами. Нормализация показателей интерферонового статуса обычно совпадает по времени с процессами выздоровления.
Как указывалось выше, в лечебной практике широкое распространение получил экзогенный ИФН (природный и особенно его рекомбинантные формы). Следует отметить, что длительное применение интерферонотерапии при онкологических заболеваниях, гепатитах В и С, рассеянном склерозе, папилломатозе, приводит к образованию антител, способных частично нейтрализовать действие препарата (НАТ-нейтрализующих антител). Тестирование (выявление и количественное определение) НАТ является одним из важнейших компонентов помощи таким пациентам, поскольку оно обеспечивает информацию об одном из наиболее важных факторов, определяющих клиническое реагирование на ИФН терапию.
Тестирование (выявление и количественное определение) НАТ является одним из важнейших компонентов помощи таким пациентам, поскольку оно обеспечивает информацию об одном из наиболее важных факторов, определяющих клиническое реагирование на ИФН терапию.
Перспектива широкого клинического использования индукторов ИФН и иммуномодуляторов в качестве профилактики и лечения требует определения у здоровых лиц и пациентов с различными формами патологии чувствительности их лейкоцитов к этим препаратам и научно обоснованного контроля за эффективностью их действия. Определение показателей ИФН статуса и их оценка позволяют осуществить такой контроль, а также выбор адекватных (профилактических и лечебных) схем применения этих и других биологически активных препаратов.
Оценивая информативность показателей ИФН-статуса, можно сделать выводы:
- показатели ИФН-статуса в целом позволяют судить об иммунореактивности организма in situ;
- повышение титров сывороточного ИФН может свидетельствовать об острой стадии заболевания;
- существует прямая связь между показателями ИФН 1-го и 2-го типов и тяжестью заболевания и обратная связь с количеством сывороточного ИФН;
- снижение продукции ИФН-a и ИФН-g говорит о дефектности системы ИФН (врождённой или приобретенной) и является показанием для ИФН-стимулирующей терапии;
- низкая продукция ИФН-g или её отсутствие у лиц старше 60 лет при отсутствии других причин может быть преклиническим маркером онкологических заболеваний;
- восстановление (нормализация) показателей ИФН-статуса обычно совпадает с процессами выздоровления;
- определение ИФН-статуса в динамике при использовании препаратов экзогенного ИФН, индукторов ИФН или иммуномодуляторов может служить критерием эффективности проводимой терапии у больных.

Значимость показателей ИФН статуса велика, особенно при оценке клинического состояния как здорового индивидуума, так и больного человека. По совокупности показателей ИФН статуса можно оценить ту или иную степень недостаточности системы по способности к выработке ИФН лейкоцитами крови или же интерпретировать повышенные уровни циркулирующего ИФН в крови и его спонтанно-продуцируемый синтез.
Следует принять во внимание тот важный факт, что вовремя назначенное, индивидуально-подобранное лечение с предварительным тестом на определение чувствительности лейкоцитов конкретного человека к препаратам индукторов ИФН и/или иммуномодуляторов приведет в дальнейшем к коррекции показателей ИФН статуса этого индивидуума и более быстрой клинической стабилизации/выздоровлению.
Учитывая вышеизложенное, следует отметить, что изменения в ИФН статусе при различных формах патологии с необходимой последующей коррекцией этих нарушений связаны с применением препаратов корригирующего действия, к которым можно отнести препараты ИФН, индукторы ИФН, иммуномодуляторы.
Литература
- Григорян С.С., Майоров И.А., Иванова А.М., Ершов Ф.И. Оценка интерферонового статуса людей по пробам цельной крови. Вопросы вирусологии. 1988; 4: 433-436.
- Григорян С.С., Оспельникова Т.П., Ершов Ф.И. Определение индивидуальной чувствительности людей к индукторам интерферона и другим препаратам (по воздействию на интерфероновый статус). Методические рекомендации. Москва. 2000; 14с.
- Ершов Ф.И. Система интерферона в норме и при патологии. М., Медицина. 1996, 239с.
Понижены лейкоциты, нейтрофилы; лимфоциты повышены — Вопрос гематологу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.
Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 72 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, подолога, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 97.46% вопросов.
Оставайтесь с нами и будьте здоровы!
Низкое количество лейкоцитов Причины
Белые кровяные тельца производятся в костном мозге — губчатой ткани внутри некоторых из ваших более крупных костей. Низкое количество лейкоцитов обычно вызвано:
- Вирусными инфекциями, которые временно нарушают работу костного мозга
- Определенными нарушениями, присутствующими при рождении (врожденными), которые включают снижение функции костного мозга
- Рак или другие заболевания, повреждающие костный мозг
- Аутоиммунные заболевания, разрушающие лейкоциты или клетки костного мозга
- Тяжелые инфекции, при которых лейкоциты расходуются быстрее, чем они могут быть произведены
- Лекарства, такие как антибиотики, которые разрушают лейкоциты
- Саркоидоз (скопления воспалительных клеток в организме)
Конкретные причины низкого количества лейкоцитов включают:
- Апластическая анемия
- Химиотерапия
- ВИЧ / СПИД
- Гиперспленизм (аномалия селезенки, вызывающая разрушение клеток крови)
- Синдром Костмана ( врожденное заболевание с низкой продукцией нейтрофилов)
- л эукемия
- Волчанка
- Недоедание и дефицит витаминов
- Миелодиспластические синдромы
- Миелокатексис (врожденное заболевание, при котором нейтрофилы не попадают в кровоток)
- Лучевая терапия
- Ревматоидные заболевания и другие инфекционные артриты
- )
Показанные здесь причины обычно связаны с этим симптомом.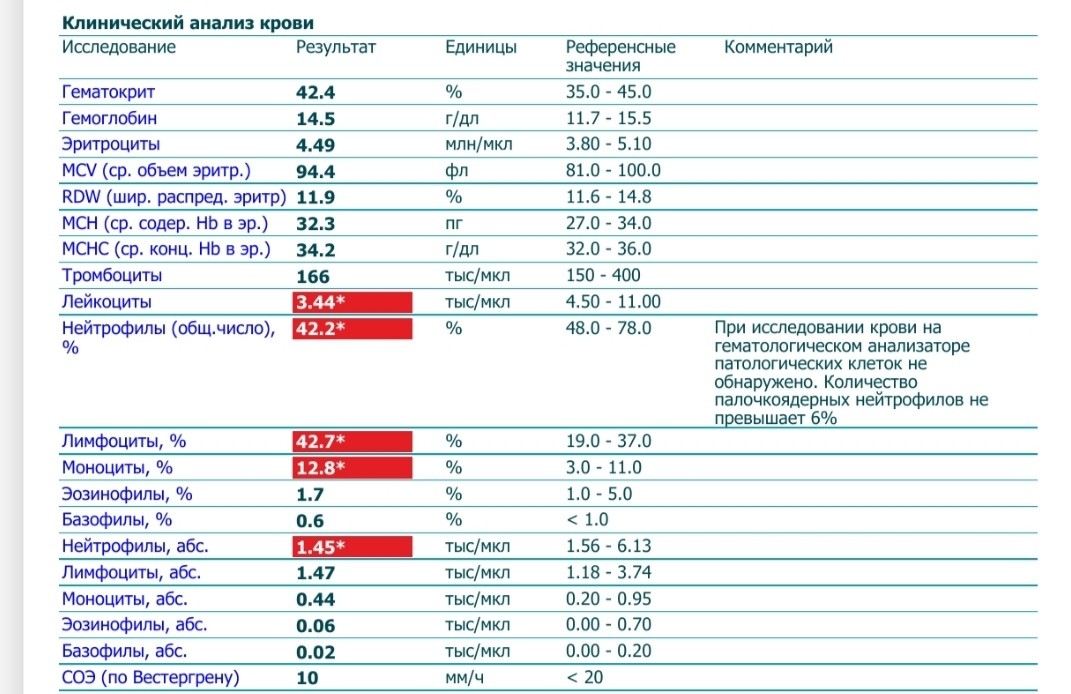 Обратитесь к своему врачу или другому специалисту в области здравоохранения для точного диагноза.
Обратитесь к своему врачу или другому специалисту в области здравоохранения для точного диагноза.
Получите самую свежую консультацию в клинике Мэйо. в ваш почтовый ящик.
Зарегистрируйтесь бесплатно и будьте в курсе новостей достижения, советы по здоровью и актуальные темы здоровья, например, COVID-19, плюс советы экспертов по поддержанию здоровья.
Узнайте больше о нашем использовании данных Чтобы предоставить вам наиболее актуальную и полезную информацию и понять, какие
Информация
выгодно, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другими
информация, которая у нас есть о вас.Если вы пациент клиники Мэйо,
это может включать защищенную медицинскую информацию (PHI). Если мы объединим эту информацию
с вашей PHI, мы будем рассматривать всю эту информацию как PHI,
и будет использовать или раскрывать эту информацию только в соответствии с нашим уведомлением о конфиденциальности.
практики. Вы можете отказаться от рассылки по электронной почте.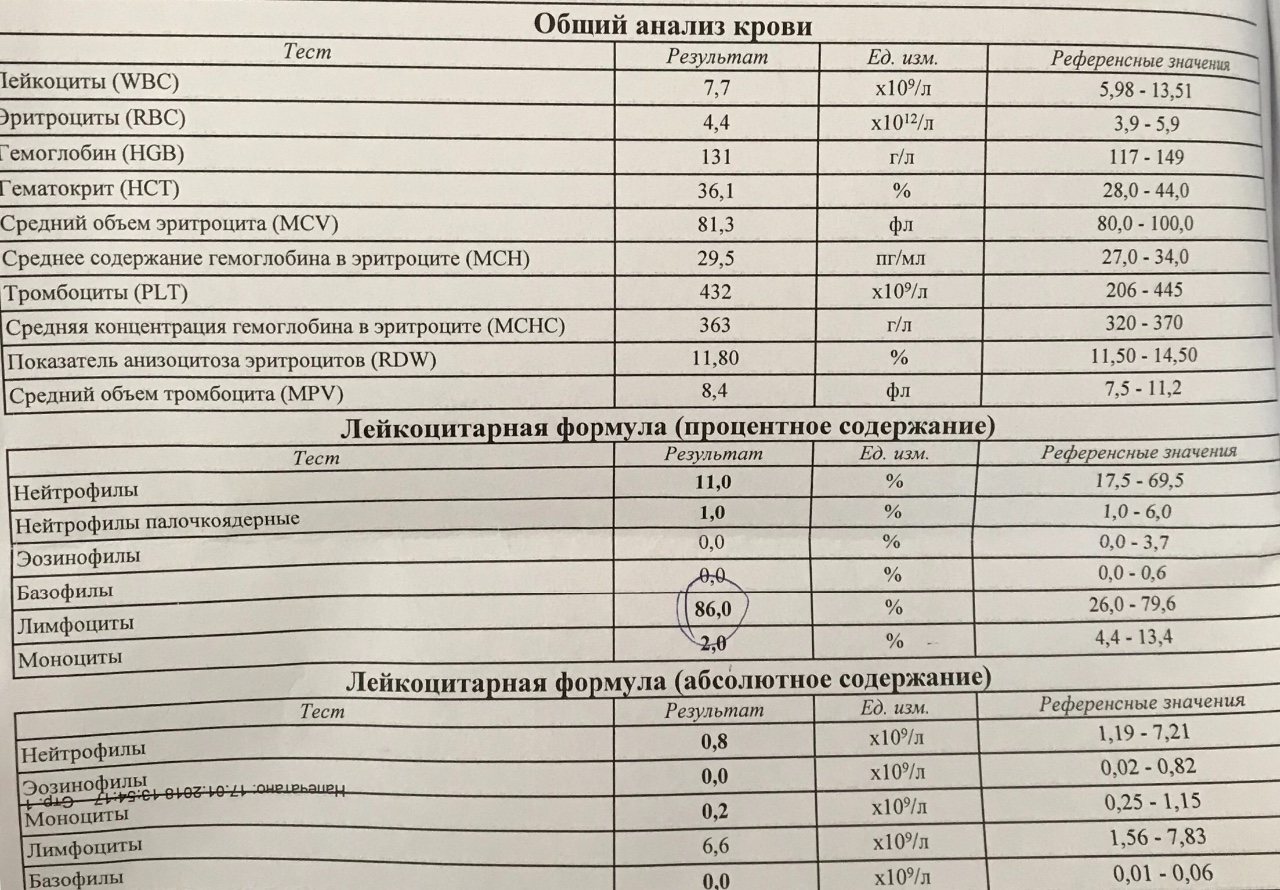 в любое время, нажав ссылку «Отказаться от подписки» в электронном письме.
в любое время, нажав ссылку «Отказаться от подписки» в электронном письме.
Подписывайся!
Спасибо за подписку
Наша электронная рассылка Housecall будет держать вас в курсе на последней информации о здоровье.
Сожалеем! Наша система не работает. Пожалуйста, попробуйте еще раз.
Что-то пошло не так на нашей стороне, попробуйте еще раз.
Пожалуйста, попробуйте еще раз
- Определение
- Когда обращаться к врачу
- Кумар В. и др. Заболевания лейкоцитов, лимфатических узлов, селезенки и тимуса. В: Патологические основы болезни Роббинса и Котрана.9 изд. Филадельфия, Пенсильвания: Сондерс Эльзевир; 2015. http://www.clinicalkey.com. По состоянию на 18 ноября 2015 г.
- Маркс Дж. А. и др., Ред. Анемия, полицитемия и нарушения лейкоцитов. В: Неотложная медицина Розена. 8-е изд. Филадельфия, Пенсильвания: Сондерс Эльзевир; 2014. http://www.
 clinicalkey.com. По состоянию на 18 ноября 2015 г.
clinicalkey.com. По состоянию на 18 ноября 2015 г. - AskMayoExpert. Лейокепения (взрослые). Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2015.
- Клигман Р.М. и др., ред. Лейкопения. В: Учебник педиатрии Нельсона. 20-е изд. Филадельфия, Пенсильвания: Эльзевир; 2016. http://www.clinicalkey.com. По состоянию на 18 ноября 2015 г.
- Берлинер Н. Обращение к взрослому с необъяснимой нейтропенией. http://www.uptodate.com/home. По состоянию на 18 ноября 2015 г.
.
Низкое количество лейкоцитов
Низкое количество лейкоцитов (лейкопения) — это уменьшение количества борющихся с болезнями клеток (лейкоцитов) в крови.Лейкопения почти всегда связана с уменьшением определенного типа белых кровяных телец (нейтрофилов).
Определение низкого количества лейкоцитов варьируется от одной медицинской практики к другой.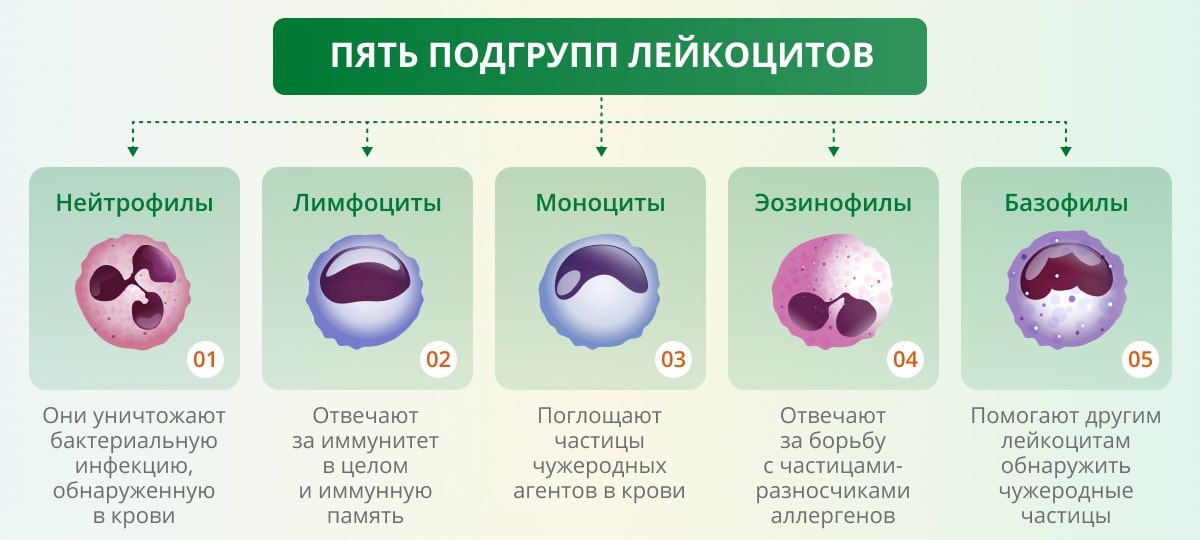 В целом, для взрослых количество лейкоцитов ниже 4000 на микролитр крови считается низким количеством лейкоцитов. Для детей этот порог зависит от возраста.
В целом, для взрослых количество лейкоцитов ниже 4000 на микролитр крови считается низким количеством лейкоцитов. Для детей этот порог зависит от возраста.
У некоторых здоровых людей количество лейкоцитов ниже, чем обычно считается нормальным, но является нормальным для них.
Получите самую свежую консультацию в клинике Мэйо. в ваш почтовый ящик.
Зарегистрируйтесь бесплатно и будьте в курсе новостей достижения, советы по здоровью и актуальные темы здоровья, например, COVID-19, плюс советы экспертов по поддержанию здоровья.
Узнайте больше о нашем использовании данных Чтобы предоставить вам наиболее актуальную и полезную информацию и понять, какие
Информация
выгодно, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другими
информация, которая у нас есть о вас.Если вы пациент клиники Мэйо,
это может включать защищенную медицинскую информацию (PHI). Если мы объединим эту информацию
с вашей PHI, мы будем рассматривать всю эту информацию как PHI,
и будет использовать или раскрывать эту информацию только в соответствии с нашим уведомлением о конфиденциальности. практики. Вы можете отказаться от рассылки по электронной почте.
в любое время, нажав ссылку «Отказаться от подписки» в электронном письме.
практики. Вы можете отказаться от рассылки по электронной почте.
в любое время, нажав ссылку «Отказаться от подписки» в электронном письме.
Подписывайся!
Спасибо за подписку
Наша электронная рассылка Housecall будет держать вас в курсе на последней информации о здоровье.
Сожалеем! Наша система не работает. Пожалуйста, попробуйте еще раз.
Что-то пошло не так на нашей стороне, попробуйте еще раз.
Пожалуйста, попробуйте еще раз
24 ноября 2020 г. Показать ссылки- Кумар В. и др. Заболевания лейкоцитов, лимфатических узлов, селезенки и тимуса. В: Патологические основы болезни Роббинса и Котрана. 9 изд. Филадельфия, Пенсильвания: Сондерс Эльзевир; 2015 г.http://www.clinicalkey.com. По состоянию на 18 ноября 2015 г.
- Маркс Дж. А. и др., Ред. Анемия, полицитемия и нарушения лейкоцитов. В: Неотложная медицина Розена. 8-е изд. Филадельфия, Пенсильвания: Сондерс Эльзевир; 2014. http://www.clinicalkey.com. По состоянию на 18 ноября 2015 г.
- AskMayoExpert. Лейокепения (взрослые). Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2015.
- Клигман Р.М. и др., Ред. Лейкопения. В: Учебник педиатрии Нельсона.20-е изд. Филадельфия, Пенсильвания: Эльзевир; 2016. http://www.clinicalkey.com. По состоянию на 18 ноября 2015 г.
- Берлинер Н. Обращение к взрослому с необъяснимой нейтропенией. http://www.uptodate.com/home. По состоянию на 18 ноября 2015 г.
.
Аутоиммунные заболевания: симптомы, причины, лечение
Аутоиммунные заболевания возникают, когда иммунная система принимает собственные здоровые клетки за вредные чужеродные и атакует их.Это может привести к разрушению здоровых тканей, изменению нормального функционирования органов и ненормальному росту органов. Чрезвычайно распространены аутоиммунные заболевания. По данным Национального института здоровья, существует более 80 различных типов аутоиммунных заболеваний, которыми страдают от 14,7 до 23,5 миллионов человек в Соединенных Штатах, и аутоиммунные расстройства становятся все более распространенными с каждым годом (Источник: НАЦИОНАЛЬНЫЕ ИНСТИТУТЫ ЗДРАВООХРАНЕНИЯ США).
Аутоиммунные заболевания могут поражать практически любой тип ткани, структуру, функцию или систему организма, включая кожу, суставы, мозг, железы, сердечно-сосудистую систему, эндокринную систему и пищеварительный тракт.
Некоторые из наиболее широко известных аутоиммунных заболеваний включают следующее:
Болезнь Аддисона — это состояние, при котором надпочечники повреждены и не могут вырабатывать определенные гормоны, включая гормоны стресса и гормоны, необходимые для нормального полового развития.
Аутоиммунный гепатит — это состояние, при котором иммунная система по ошибке атакует здоровые клетки печени.
Целиакия — это высокая чувствительность к глютену из пшеницы и других зерен, вызывающая поражение кишечника.
Хроническая болезнь Лайма — это воспалительное бактериальное заболевание, распространяемое клещами, которое может вызывать аутоиммунный ответ в организме.
Болезнь Грейвса — это тип гипертиреоза, при котором щитовидная железа вырабатывает чрезмерное количество гормона щитовидной железы.
Синдром Гийена-Барре — это заболевание, при котором иммунная система по ошибке атакует периферическую нервную систему.
Тиреоидит Хашимото — это тип гипотиреоза, при котором щитовидная железа не вырабатывает достаточное количество гормона щитовидной железы.
Воспалительное заболевание кишечника — это группа заболеваний, которая включает болезнь Крона и язвенный колит.
Рассеянный склероз — заболевание головного и спинного мозга, которое вызывает слабость, нарушение координации и равновесия и другие проблемы.
Ревматоидный артрит — это заболевание, при котором иммунная система по ошибке атакует синовиальную оболочку, выстилающую суставы, что приводит к широко распространенному воспалению.
Синдром Шегрена — это заболевание, при котором иммунная система по ошибке атакует производящие влагу железы тела.
Системная красная волчанка, широко известная как волчанка, представляет собой заболевание, при котором иммунная система по ошибке атакует собственные здоровые клетки и ткани, включая суставы.
Диабет 1 типа — хроническое заболевание, при котором поджелудочная железа вырабатывает слишком мало или совсем не вырабатывает инсулин, поэтому организм не может должным образом перерабатывать сахар.
Аутоиммунное заболевание может развиться у любого человека, включая младенцев, детей, подростков и взрослых всех возрастов, в любой географической зоне, этнической принадлежности и на любом социально-экономическом уровне. Кроме того, у одного человека одновременно может быть несколько аутоиммунных заболеваний, таких как диабет 1 типа и аутоиммунный гепатит.Фактически, у вас больше шансов заболеть аутоиммунным заболеванием, если у вас было аутоиммунное заболевание в прошлом.
Аутоиммунные заболевания чаще встречаются у женщин. Например, по данным Национального института здравоохранения, более 85 процентов людей с определенными аутоиммунными заболеваниями, такими как волчанка, тиреоидит и синдром Шегрена, составляют женщины (Источник: НАЦИОНАЛЬНЫЕ ИНСТИТУТЫ ЗДРАВООХРАНЕНИЯ США).
Большинство аутоиммунных заболеваний невозможно предотвратить или излечить. Часто они передаются по наследству или развиваются из-за непредвиденных факторов окружающей среды.Своевременная диагностика и лечение аутоиммунных заболеваний могут помочь уменьшить или отсрочить начало серьезных осложнений и улучшить качество жизни больных.
В некоторых случаях аутоиммунные заболевания могут вызывать серьезные и даже опасные для жизни симптомы или осложнения. Ранняя диагностика и лечение могут уменьшить или предотвратить осложнения. Немедленно обратитесь за медицинской помощью. Если у вас есть необъяснимые симптомы, такие как постоянная усталость, рвота, увеличение веса, головокружение, жар или любые другие симптомы, которые вас беспокоят.
Немедленно обратитесь за медицинской помощью (позвоните 911) , если у вас или у кого-то из ваших близких есть боль или сердцебиение в груди, затрудненное дыхание, отсутствие мочеиспускания, сильная боль, высокая температура (выше 101 градуса по Фаренгейту), спутанность сознания, необъяснимое изменение сознания или настороженности или необычное и постоянное кровотечение.
вирусных заболеваний — симптомы, причины, лечение
Вирусные болезни — это чрезвычайно распространенные инфекции, вызываемые вирусами, одним из видов микроорганизмов.Есть много типов вирусов, вызывающих самые разные вирусные заболевания. Самый распространенный тип вирусного заболевания — простуда, вызванная вирусной инфекцией верхних дыхательных путей (носа и горла). Другие распространенные вирусные заболевания включают:
Вирусные заболевания заразны и передаются от человека к человеку, когда вирус проникает в организм и начинает размножаться. Распространенные способы передачи вирусов от человека к человеку включают:
Дыхание воздушно-капельным путем, зараженным вирусом
Употребление в пищу продуктов питания или питьевой воды, зараженных вирусом
Сексуальный контакт с лицом, инфицированным вирусом, передающимся половым путем
Непрямая передача вируса от человека к человеку, например, комар, клещ или полевая мышь
Прикосновение к поверхностям или биологическим жидкостям, зараженным вирусом
Вирусные заболевания вызывают широкий спектр симптомов, которые различаются по характеру и степени тяжести в зависимости от типа вирусной инфекции и других факторов, включая возраст человека и общее состояние здоровья.Общие симптомы вирусных заболеваний включают симптомы гриппа и недомогание.
Вирусные заболевания не поддаются лечению антибиотиками, которые могут лечить только бактериальные заболевания и инфекции. Однако наиболее распространенные вирусные заболевания, простуда и грипп, у в целом здоровых людей проходят самостоятельно. Это означает, что вирусная инфекция вызывает заболевание в течение определенного периода времени, затем она проходит, и симптомы исчезают, поскольку ваша иммунная система атакует вирус, и ваше тело выздоравливает.
В некоторых случаях вирусные заболевания могут приводить к серьезным, возможно, опасным для жизни осложнениям, таким как обезвоживание, бактериальная пневмония и другие вторичные бактериальные инфекции. К людям, подверженным риску осложнений, относятся люди с хроническим заболеванием, подавленной или ослабленной иммунной системой, а также очень молодые и очень старые. Кроме того, некоторые типы вирусных инфекций, передаваемых половым путем, такие как ВИЧ / СПИД и ВПЧ, могут привести к серьезным осложнениям и смерти. Немедленно обратитесь за медицинской помощью , если вы подозреваете, что у вас вирусное заболевание, особенно если у вас есть риск осложнений, или если вы считаете, что подверглись заражению половым путем.
Немедленно обратитесь за медицинской помощью (позвоните 911) , если у вас или у кого-то из ваших близких есть серьезные симптомы болезни или вирусного заболевания, такие как одышка, боль в груди, обморок (обморок) или изменение бдительности. или сознание.
Низкое количество лейкоцитов (нейтропения)
Пониженный уровень иммунитета называется иммуносупрессия . Некоторые заболевания, включая рак, и определенные виды лечения, включая химиотерапию и лучевую терапию, могут вызывать у некоторых людей подавление иммунитета.Обычно это называется низким уровнем лейкоцитов, но вы можете услышать и другие слова, чтобы описать это.
Что такое нейтропения?
Нейтропения определяется как меньшее, чем обычно, количество нейтрофилов (тип лейкоцитов). Лейкоциты являются частью иммунной системы. Существуют разные типы лейкоцитов, и каждый из них играет ключевую роль в защите организма от микробов:
- Нейтрофилы
- Лимфоциты (включая Т-лимфоциты и В-лимфоциты)
- Моноциты
- Макрофаги
Нейтрофилы — ключевые борцы с инфекциями
Нейтрофилы образуют очень важную защиту от большинства типов инфекций.Обычно большинство белых кровяных телец — нейтрофилы. У больных раком нейтропения обычно вызывается лечением. Оценивая риск заражения, врачи обращают внимание на количество нейтрофилов, которые у вас есть.
Если у вас низкое количество нейтрофилов, врач может сказать, что у вас нейтропеник . Для большинства людей, больных раком, низкое количество нейтрофилов является самым большим фактором риска серьезной инфекции. Спросите своего врача, приведет ли ваше лечение рака к снижению количества нейтрофилов.
Лимфоциты могут маркировать, сигнализировать и уничтожать микробы
Некоторые методы лечения, чаще всего применяемые во время трансплантации костного мозга (стволовых клеток), могут вызвать нехватку лимфоцитов. В- и Т-лимфоциты помогают бороться с вирусами, но выполняют разные функции:
- В-лимфоциты вырабатывают особые белки, называемые антителами , которые распознают и убивают определенные микробы. Они также могут пометить микробы, которые будут уничтожены другими клетками.
- Т-лимфоциты вырабатывают сигнальные вещества, называемые цитокинами, , которые говорят другим клеткам, что им делать.Они также уничтожают клетки, инфицированные вирусами.
Моноциты и макрофаги помогают распознать захватчиков
- Они помогают лимфоцитам распознавать микробы.
- Они могут окружать и переваривать микробы, покрытые антителами (белками, вырабатываемыми В-лимфоцитами).
- Они помогают бороться с бактериями, грибками и паразитами.
Что такое абсолютное количество нейтрофилов (АНК)?
Вы можете услышать, как ваш врач или медсестра говорят об абсолютном количестве нейтрофилов или ДРП.Это количество нейтрофилов в определенном количестве крови. Ваша медицинская бригада будет использовать ваш ANC, чтобы получить представление о том, насколько хорошо ваша иммунная система может работать во время лечения. Анализ крови, называемый полным анализом крови (CBC), используется, чтобы увидеть, насколько хорошо работает ваша иммунная система. Он измеряет ваши лейкоциты (WBC), и ваша бригада по лечению рака может определить ваш ANC по количеству лейкоцитов. Ваша онкологическая бригада будет использовать ваш ANC, чтобы получить представление о том, как лечение влияет на вашу иммунную систему и насколько хорошо она защищает вас от инфекции.
По мере снижения АНК обычные признаки инфекции, такие как жар, гной, боль, отек и покраснение, могут не проявляться, когда начинается инфекция. Это связано с тем, что эти признаки вызваны нейтрофилами, борющимися с микробами, и если у вас недостаточно нейтрофилов для борьбы с инфекцией, вы не сможете их вызвать. Это может затруднить определение того, есть ли у вас инфекция. Хорошо то, что другой лейкоцит, называемый моноцитом, все еще может вызывать признаки инфекции у человека с нейтропенией.Иногда у людей с тяжелой нейтропенией лихорадка может быть единственным признаком инфекции. Чем ниже ваш АНК и чем дольше он остается на низком уровне, тем выше будет риск заражения.
Спросите своего врача, может ли лечение рака привести к снижению количества нейтрофилов. Ваша онкологическая бригада поможет вам найти ANC по результатам ваших лабораторных исследований и расскажет об этом подробнее.
Что может вызвать или увеличить риск нейтропении?
- Некоторые виды химиотерапии
- Лучевая терапия
- Пересадка костного мозга или стволовых клеток
- Стероиды
Симптомы нейтропении
- Лихорадка
- Озноб
- Язвы во рту
- Кашель
- Затрудненное дыхание
- Боль в животе или прямой кишке
Проблемы, которые может вызвать нейтропения
- Повышенный риск заражения
- У человека со здоровой иммунной системой обычные признаки инфекции могут включать жар, гной, боль, отек и покраснение.По мере того, как ДРП становится ниже, многие из этих признаков могут не проявляться, когда начинается инфекция. Это потому, что эти признаки вызваны нейтрофилами, которые борются с микробами, и у вас недостаточно нейтрофилов для их появления.
- Вашей онкологической бригаде, возможно, придется отложить лечение или снизить дозу, чтобы предотвратить дальнейшую нейтропению
Лечение нейтропении
Лечение может включать одно или их сочетание:
- Миелоидные факторы роста: это белки, которые стимулируют костный мозг производить больше лейкоцитов, чтобы помочь организму бороться с инфекциями.Они также известны как факторов роста факторов или колониестимулирующих факторов (CSF) . Примеры препаратов для увеличения факторов роста включают филграстим (Neupogen), tbo-filgrastim (Granix) и пегфилграстим (Neulasta)
- В некоторых случаях могут быть назначены антибиотики для предотвращения инфекции.
- Лечение рака может быть отложено, чтобы дать вашему организму достаточно времени для выработки большего количества лейкоцитов и восстановления вашего АНК.
Поговорите со своей бригадой по лечению рака о том, на что обращать внимание.Позвоните своему врачу, если у вас жар (ваша бригада онкологов сообщит вам, какую температуру они считают лихорадкой) или любые другие симптомы нейтропении.
Что означает низкий уровень лейкоцитов? Ответ не прост
В то время как клетки крови являются движущей силой здоровой иммунной системы. Но низкий уровень лейкоцитов не обязательно означает, что есть о чем беспокоиться. Фактически, измерения лейкоцитов на основе анализов крови лучше всего рассматривать в контексте ваших исторических данных и того, отклоняются ли недавние тесты от ваших нормальных значений.Вот исчерпывающий обзор лейкоцитов, причин, по которым они могут быть низкими, и того, как поддержать их производство.
Получите 10 рецептов для поддержки вашей иммунной системы.
Лейкоциты, или лейкоцита , являются основной защитой организма от инфекции. В основном они вырабатываются костным мозгом, хотя селезенка также играет роль в производстве некоторых типов белых кровяных телец. Производство этих клеток стимулируется в ответ на инфекцию, после чего они циркулируют по кровеносной и лимфатической системам.Общее количество лейкоцитов складывается из пяти различных типов лейкоцитов, все из которых играют разную роль в борьбе с чужеродными захватчиками в организме: нейтрофилов , эозинофилов , базофилов , лимфоцитов и моноцитов .
Нейтрофилы составляют самую большую долю в количестве белых кровяных телец, составляя 60-70% от общего количества. По этой причине низкое количество лейкоцитов, скорее всего, связано с низким числом нейтрофилов, также называемым нейтропенией .Нейтрофилы — это первые реагенты иммунной системы: в течение нескольких минут после травмы, травмы или воспаления ткани тела нейтрофилы привлекаются на место происшествия. По сути, они контролируют движение к очагу инфекции и обратно, набирая дополнительные белые кровяные тельца, специализированные для данного типа захватчика. Нейтрофилы действуют, поглощая патоген и разрушая его. И хотя они микроскопические, вы, вероятно, видели нейтрофилы, поскольку они являются основой гноя! Продолжительность жизни нейтрофилов очень коротка, от 5 часов до нескольких дней.
Поскольку белые кровяные тельца играют жизненно важную роль в иммунной функции, низкие уровни могут сделать вас более восприимчивыми к инфекции, увеличить продолжительность болезни и увеличить ее тяжесть. Важно отметить, что уровень лейкоцитов может колебаться ежедневно и даже ежечасно, поэтому важно не делать поспешных выводов о ваших уровнях на основании одного анализа крови.
Определение «нормальный» зависит от лаборатории, которая обрабатывала результаты вашей крови. Как правило, нормальное количество лейкоцитов составляет 4000-11000 на микролитр крови.Обычно это указывается как 4,0-11,0 тысяч / мкл . И если вы также измерили количество нейтрофилов, это соответствует количеству 1500-7800 клеток / мкл . Вы также можете увидеть это значение в виде процента от общего количества лейкоцитов. Во-первых, прежде чем пытаться определить причину низкого показателя WBC, важно отметить, что одна точка данных действительно не может дать исчерпывающий ответ. В идеале вы должны иметь возможность сравнивать недавние результаты крови с прошлыми, чтобы определить закономерность или отклонение от «нормы».«Хорошая новость заключается в том, что количество лейкоцитов часто проверяется в рамках панели общего анализа крови (CBC), обычного теста, который вы могли пройти в кабинете врача или если когда-либо были госпитализированы. Поэтому отследите прошлые анализы крови и используйте их в качестве точки сравнения для ваших новых результатов — использование нескольких точек данных может помочь вам определить, попадаете ли вы в одну из следующих категорий. Вышеуказанные нормальные зоны относятся к населению в целом. Хотя они хорошо определены, они не обязательно покрывают 100% возможных значений здоровых нормальных лейкоцитов.Фактически, существует процентов населения, которое имеет более низкий уровень лейкоцитов в «состоянии покоя» (). Вероятно, это связано с генетическими вариациями, и не обязательно предрасполагает к повышенному риску заражения . 1,2 Лица африканского, ближневосточного и европейского происхождения могли быть генетически предрасположены к более низким уровням «покоя».Если у вас в анамнезе уровни лейкоцитов чуть ниже нормального порогового значения 4,0 тыс. / Мкл, и у вас не было высокого уровня заболеваемости на протяжении всей жизни, скорее всего, у вас просто более низкое «состояние покоя».” По-прежнему важно обсудить полученные результаты с врачом, чтобы исключить необходимость в дополнительных исследованиях.
Если у вас в анамнезе не было низкого уровня лейкоцитов, но в последние месяцы наблюдались низкие результаты, возможно, у вас проблемы с производством лейкоцитов. [3] Конечно, важно иметь исторические данные о ваших лейкоцитах, чтобы определить новый паттерн — уровни прямо ниже порогового значения 4,0 тыс. / Мкл, вероятно, не являются клинически значимыми, но устойчивые значения менее 3.5 тысяч / мкл — и определенно ниже 3,0 тысяч / мкл — следует обсудить с вашим лечащим врачом. Обеспечьте r, чтобы определить причину и оценить последующее тестирование. Причины варьируются от относительно легких до более серьезных. Вот несколько: Некоторые витамины и минералы, такие как витамин B12 и фолиевая кислота, играют решающую роль в образовании лейкоцитов. Низкий уровень витамина B6, меди и цинка также может играть роль в снижении выработки лейкоцитов. Анализ крови может определить, низкий ли уровень этих питательных веществ, так как вам не следует принимать добавки с этими питательными веществами, если ваш уровень в норме.Хроническое недоедание и алкоголизм также могут привести к этим недостаткам и, следовательно, также могут быть причиной низкого уровня лейкоцитов. Вирусные инфекции, которые длятся несколько месяцев (или бесконечно долго), могут вызывать хронически низкий уровень лейкоцитов. К ним, среди прочего, относятся гепатиты B и C, ВИЧ и туберкулез. Но вы, скорее всего, не обнаружите такую инфекцию с помощью одного анализа крови, поэтому важно не делать поспешных выводов на основе одного измерения лейкоцитов.Низкое количество лейкоцитов может быть следствием некоторых аутоиммунных состояний (например, ревматоидного артрита), поскольку аутоиммунные заболевания атакуют иммунную систему.
Раковые образования, поражающие костный мозг, могут вызывать снижение количества лейкоцитов, поскольку большая часть лейкоцитов вырабатывается в костном мозге. Количество лейкоцитов в таких ситуациях будет крайне низким, а не только слегка ниже нормального диапазона.
У некоторых людей снижается количество лейкоцитов из-за лечения или приема лекарств, в первую очередь химиотерапии.
Лица с хронически низким уровнем лейкоцитов должны быть особенно осторожны в отношении инфекций. Мытье рук — важный шаг в предотвращении попадания болезнетворных микроорганизмов на руках в организм через еду или контакт с лицом.Ношение маски также является хорошей идеей для предотвращения вдыхания болезнетворных микроорганизмов. Порезов и ран также следует избегать, насколько это возможно, а при наличии пореза или раны следует проявлять особую осторожность, чтобы рана оставалась чистой. В зависимости от тяжести низкого уровня лейкоцитов особое внимание следует уделять источнику и способу приготовления пищи. Кратковременное низкое количество лейкоцитов обычно происходит из-за острой нейтропении , короткого периода времени, в течение которого абсолютное количество нейтрофилов в крови низкое.[3] Острая нейтропения обычно возникает из-за большого количества нейтрофилов в организме или низкой выработки нейтрофилов, что является обычным явлением, когда организм борется с инфекцией. Это относительно обычное явление и хорошо переносится организмом.
Когда возникает иммунный ответ, нейтрофилы покидают кровообращение, чтобы защитить организм в месте повреждения. Поскольку белые кровяные тельца поглощают вторгшиеся патогены, чтобы уничтожить их, они, как правило, имеют очень короткую продолжительность жизни — большинство нейтрофилов могут эффективно удалить только несколько патогенов, прежде чем они сами умрут.Такое высокое использование нейтрофилов приводит к их низкому уровню в крови. А поскольку нейтрофилы являются наиболее распространенным типом лейкоцитов, более низкий уровень нейтрофилов снижает общее количество лейкоцитов.
Так что не переживайте из-за однократного измерения низкого уровня лейкоцитов. Если вы не чувствуете себя плохо к тому времени, когда получите результаты анализа крови (на их обработку обычно уходит несколько дней), вполне вероятно, что количество лейкоцитов и уровень нейтрофилов вернулись к норме с момента взятия крови. Единичный результат с низким уровнем лейкоцитов означает, что ваша иммунная система работает должным образом, особенно если вы никогда не чувствовали себя плохо.
Да, высокая частота интенсивных упражнений, особенно в спорте на выносливость, может снизить количество лейкоцитов и сделать вас более восприимчивым к болезням. Это часто проявляется как инфекция верхних дыхательных путей у бегунов и велосипедистов в холодные месяцы. [4,5] Достаточные дни отдыха между тренировками высокой интенсивности могут помочь снизить частоту инфекций верхних дыхательных путей. Скорее всего, низкий уровень лейкоцитов не является причиной усталости. Если у вас низкий уровень лейкоцитов и вы все больше чувствуете усталость, вероятно, оба симптома являются симптомами основной проблемы. Это может быть целый ряд проблем, от перенапряжения или перетренированности, низкого уровня фолиевой кислоты или B12, аутоиммунных заболеваний, вирусных инфекций и, конечно, рака. Если в вашем «состоянии покоя» количество лейкоцитов низкое, маловероятно, что изменение образа жизни повлияет на ваш уровень. Что касается других причин неоптимизированного уровня лейкоцитов, вы можете сделать несколько вещей, которые помогут снизить нагрузку на вашу иммунную систему и повысить ее способность защищать вас от чужеродных патогенов:Психические, эмоциональные и физические факторы стресса способствуют способности вашего тела защищаться от инфекции.Термин аллостатическая нагрузка относится к износу тела и мозга в результате стресса. Он регулируется, среди прочего, адреналином и кортизолом. По мере того как ваше тело пытается адаптироваться к биологическим причинам стресса и бороться с ними, его способность управлять ресурсами иммунной защиты может быть нарушена. [6]
Влияние недостаточного сна на лейкоциты хорошо задокументировано. Сон 6-8 часов в сутки может помочь вам поддерживать нормальный уровень лейкоцитов, особенно нейтрофилов.[7]
Влияние физических упражнений на количество лейкоцитов и иммунную функцию представляет собой U-образную кривую. То есть как слишком мало упражнений, так и слишком много упражнений могут увеличить риск заражения. Было продемонстрировано, что рутинные упражнения средней интенсивности (например, 30 минут активности средней интенсивности 5 дней в неделю) поддерживают оптимальный уровень лейкоцитов. [8,9] Если вы регулярно занимаетесь тренировками высокой интенсивности без выходных дней между занятиями, уменьшение частоты упражнений высокой интенсивности также может помочь восстановить нормальный уровень лейкоцитов.
Фрукты и овощи содержат витамины, минералы, антиоксиданты и фитохимические вещества. Эти соединения могут помочь поддерживать нормальное функционирование лейкоцитов и иммунной системы в целом. В частности, обратите внимание на антиоксиданты витамин А, С, Е и селен. Витамин А содержится в красных, оранжевых и желтых фруктах и овощах, а также в темно-листовой зелени. Лучше всего он усваивается при употреблении в пищу с некоторым источником жира и смесью свежих и приготовленных источников. Витамин С содержится в цитрусовых, ягодах, брокколи, болгарском перце, киви и брюссельской капусте.Ограниченное приготовление лучше всего для сохранения содержания витамина С. Витамин Е в основном содержится в орехах и семенах. Зародыши пшеницы, масло зародышей пшеницы, семена подсолнечника и масло из семян подсолнечника в лучших источниках. Самая высокая концентрация селена содержится в бразильских орехах. Два бразильских ореха в день обеспечивают рекомендуемое дневное количество. [10,11]
Избыточная масса тела связана с повышенным уровнем лейкоцитов, поскольку может вызвать усиление воспаления и привести к дисбалансу лейкоцитов. [12]
Курение приводит к увеличению количества белых кровяных телец, так как это приводит к тому, что ваше тело постоянно находится в состоянии воспаления и повреждений, вызванных табаком.[13]
Использование истории данных крови — лучший способ понять низкое количество лейкоцитов. Одного измерения низкого уровня лейкоцитов недостаточно для постановки диагноза. Поговорите со своим врачом о необходимости повторного тестирования. Для большинства людей низкий уровень лейкоцитов указывает не на болезнь или заболевание, а скорее на то, что ваша иммунная система функционирует должным образом. Чтобы поддерживать должным образом функционирующую иммунную систему, примите меры по улучшению факторов образа жизни, связанных с количеством лейкоцитов.Чтобы узнать, какие действия вы можете предпринять, чтобы повлиять на количество лейкоцитов, загрузите результаты и разработайте план действий с помощью InsideTracker.
Эшли Ривер, MS, RD, CSSD
Эшли — ведущий специалист по питанию InsideTracker. Как зарегистрированный диетолог и педагог, Эшли любит готовить и учить людей тому, как еда влияет на их здоровье. Вы обнаружите, что Эшли гуляет, ест и проводит время со своей семьей. Следуйте за ней в Instagram @lower.холестерин. питание.
Список литературы
[1] Crosslin DR, McDavid A, Weston N, et al. Генетические варианты, связанные с количеством лейкоцитов у 13 923 субъектов в сети eMERGE. Человек Генет . 2012; 131 (4): 639-652. DOI: 10.1007 / s00439-011-1103-9
[2] Райх Д., Наллс М.А., Као WH и др. Снижение количества нейтрофилов у лиц африканского происхождения связано с регуляторным вариантом рецептора антигена Даффи для гена хемокинов. PLoS Genet .2009; 5 (1): e1000360. doi: 10.1371 / journal.pgen.1000360[3] Боксер, Лоуренс А. «Как подойти к нейтропении». Гематология. Американское общество гематологии. Образовательная программа об. 2012 (2012): 174-82. DOI: 10.1182 / asheducation-2012.1.174
[4] Р. Хорн, П. Л. и др. «Более низкое количество лейкоцитов у элитных спортсменов, тренирующихся в высокоаэробных видах спорта». Европейский журнал прикладной физиологии vol. 110,5 (2010): 925-32. DOI: 10.1007 / s00421-010-1573-9
[5] С. Кёниг Д., Гратволь Д., Вайншток К., Нортофф Х., Берг А.Инфекции верхних дыхательных путей у спортсменов: влияние образа жизни, вида спорта, тренировочных усилий и приема иммуностимуляторов. Обзор иммунологии упражнений. 2000; 6: 102-120.
[6] МакИвен, Брюс С. «Подчеркнутый или подчеркнутый: в чем разница?». Журнал психиатрии и нейробиологии: JPN vol. 30,5 (2005): 315-8.
[7] Faraut B, Boudjeltia KZ, Vanhamme L, Kerkhofs M. Иммунные, воспалительные и сердечно-сосудистые последствия ограничения сна и восстановления. Sleep Med Ред. .2012; 16 (2): 137-149. doi: 10.1016 / j.smrv.2011.05.00
[8] Johannsen, Neil M et al. «Влияние различных доз аэробных упражнений на общее количество лейкоцитов (WBC) и количество субфракций WBC у женщин в постменопаузе: результаты исследования DREW». PloS one об. 7,2 (2012): e31319. DOI: 10.1371 / journal.pone.0031319
[9] Уиллис Э.А., Ширер Дж. Дж., Мэтьюз К. Э., Хофман Дж. Н.. Связь физической активности и малоподвижного образа жизни с подсчетом клеток крови: Национальное исследование здоровья и питания 2003–2006 гг. PLoS One .2018; 13 (9): e0204277. Опубликовано 25 сентября 2018 г. doi: 10.1371 / journal.pone.0204277
[10] Gravina, Leyre et al. «Влияние потребления питательных веществ на антиоксидантную способность, повреждение мышц и количество лейкоцитов у футболисток». Журнал Международного общества спортивного питания vol. 9,1 32. 19 июля 2012 г., DOI: 10.1186 / 1550-2783-9-32
[11] Колачино, Джастин А. и др. «Прием антиоксидантов и противовоспалительных средств с пищей изменяет эффект воздействия кадмия на маркеры системного воспаления и окислительного стресса.» Экологические исследования 131 (2014): 6-12.
[12] Вуонг Дж., Цю Й., Ла М., Кларк Дж., Свинкелс Д. В., Цембровски Г. Эталонные интервалы компонентов общего анализа крови сильно коррелируют с окружностью талии: должны ли пациенты с ожирением иметь свои собственные «нормальные значения?». Am J Hematol .2014; 89 (7): 671-677. doi: 10.1002 / ajh.23713
[13] Хигучи Т., Омата Ф, Цучихаси К., Хигасиока К., Коямада Р., Окада С. Текущее курение сигарет — обратимая причина повышенного количества лейкоцитов: поперечные и продольные исследования. Пред. Мед. Реп. . 2016; 4: 417-422. Опубликовано 9 августа 2016 г. doi: 10.1016 / j.pmedr.2016.08.009
Советы по низкому количеству лейкоцитов
Нейтропения — это низкий уровень лейкоцитов. Поскольку лучевая терапия и химиотерапия разрушают клетки, которые быстро растут, часто поражаются лейкоциты. Пациенты, получающие комбинацию лучевой терапии и химиотерапии, подвержены большему риску нейтропении.
Поскольку лейкоциты играют важную роль в предотвращении инфекции, каждый раз, когда количество лейкоцитов падает, вы подвергаетесь более высокому риску заражения.Поскольку эти клетки также помогают бороться с инфекциями, попавшими в организм, может быть труднее вылечить инфекцию, когда количество лейкоцитов в крови низкое. Следовательно, вам необходимо принять меры предосторожности, чтобы снизить риск заражения во время лечения.
Количество лейкоцитов будет периодически проверяться на протяжении всего курса лечения. Каждый раз, когда количество лейкоцитов падает ниже 1000 на мм3, вы будете считаться нейтропеником. В этом случае медсестра обсудит с вами особые меры, которые вы должны предпринять, чтобы снизить вероятность заражения.Эти меры предосторожности при нейтропении обсуждаются ниже.
Что я могу сделать, чтобы предотвратить нейтропению?
Поскольку белые кровяные тельца разрушаются как побочный эффект химиотерапии, вы ничего не можете сделать для предотвращения нейтропении. Тем не менее, есть несколько способов снизить риск заражения при низком уровне лейкоцитов:
Обеспечьте отличную ежедневную личную гигиену.- Часто мойте руки, особенно перед едой и после посещения туалета.
- Ежедневно используйте антисептические жидкости для полоскания рта, не содержащие спирта.
- Не режьте и не ковыряйте кутикулу. Вместо этого используйте крем для кутикулы. Даже если у вас маникюр, следует использовать только крем для кутикулы.
- Используйте дезодорант, а не антиперспирант. Антиперспиранты блокируют работу потовых желез и, следовательно, могут способствовать развитию инфекции.
- Во время менструации используйте гигиенические салфетки вместо тампонов, так как они могут способствовать развитию инфекции у пациента с нейтропенией.
- Держитесь подальше от больных.
- Избегайте контакта с теми, кто недавно был вакцинирован, включая младенцев и детей.
- По возможности избегайте скопления людей. Собираясь в места, где часто бывает много людей (например, в церковь, за покупками), старайтесь ходить в нерабочее время, когда там не так многолюдно.
- Всегда надевайте обувь, чтобы не порезаться на ногах.
- Берегите руки от порезов и ожогов. При мытье посуды надевайте резиновые перчатки; всегда используйте прихватки или другое защитное покрытие при приготовлении пищи или выпечке; наденьте перчатки при работе в саду.
- Используйте солнцезащитный крем с фактором защиты от солнца (SPF) не менее 15 и избегайте солнечных ожогов.
- Не делайте никаких прививок, включая вакцину от гриппа, если это не одобрено вашим онкологом.
- Избегайте занятий, которые могут привести к падению и / или травмам, включая, помимо прочего, катание на велосипеде, роликовых коньках, коньках и лыжах.
Если вы порезали или поцарапали кожу, немедленно промойте это место водой с мылом и при необходимости наложите повязку.
Что такое меры предосторожности при нейтропении?
Если количество лейкоцитов падает до 1000 на мм3 или ниже, считается, что вы страдаете нейтропенией. Пока ваш счетчик не вырастет, вам необходимо будет принять дополнительные меры для дальнейшего снижения риска заражения.
Они называются «меры предосторожности при нейтропении» и включают:- Измеряйте температуру через рот четыре раза в день.Позвоните своему онкологу, если температура вашей ротовой полости выше 100,5o F.
- Исключите сырые продукты, которые могут содержать микробы, в том числе:
- сырое мясо или рыбные салаты
- сыры натуральные
- сырых яиц
- суши и сашими
- Можно есть свежие фрукты и овощи, если их тщательно вымыть и очистить.
- Избегайте свежих цветов и растений, в почве которых могут быть микробы.
- Избегайте клизм, ректальных суппозиториев и ректальных температур.
- Не выполняйте никаких стоматологических работ, за исключением экстренных случаев. Если у вас возникла неотложная ситуация, требующая стоматологической помощи, сообщите своему стоматологу при записи на прием, что вы проходите курс химиотерапии. Вы можете предложить стоматологу связаться с онкологом до запланированной стоматологической работы.
Когда мне позвонить своему врачу?
Даже если вы приложили все усилия, чтобы предотвратить инфекцию, вы все равно можете заразиться. При появлении любого из следующих признаков или симптомов инфекции немедленно обратитесь к врачу или медсестре.Не принимайте никаких лекарств, даже аспирина или других продуктов для снижения температуры, до консультации с врачом.
Позвоните своему врачу, если у вас есть одно или несколько из следующего:- Температура в полости рта выше 100,5 ° С, озноб или пот
- кашель, избыток слизи, одышка или болезненное дыхание
- болезненность или припухлость во рту или горле, язвы или белые пятна во рту или изменение цвета десен
- боль или жжение при мочеиспускании или запах мочи
- Изменение запаха, характера или частоты стула, особенно диарея
- покраснение, боль или отек любого участка кожи
- покраснение, боль, отек в области вокруг любой трубки, которая может у вас быть (например,г., катетер Хикмана, медипорт, зонд для питания, мочевой катетер)
- гной или выделения из любого открытого пореза или язвы
- общее ощущение тошноты, даже если у вас нет температуры или каких-либо других признаков инфекции
Как лечится нейтропения?
Факторы роста
Одним из наиболее значительных достижений последних десятилетий стала разработка «факторов роста», которые стимулируют выработку организмом определенных веществ. Один фактор роста стимулирует рост лейкоцитов и часто используется у онкологических больных, особенно получающих химиотерапию и лучевую терапию.Увеличивая производство лейкоцитов в организме, этот фактор роста может снизить риск развития инфекции.
Факторы роста вводятся путем инъекции, обычно через 24 часа после завершения химиотерапии.
Накладной инжектор Neulasta® Onpro®
Иногда используется инъектор на теле, чтобы вам не приходилось возвращаться в офис на следующий день для инъекции. Ваша команда по лечению рака объяснит, как это работает и что вам нужно делать. Если у вас возникли проблемы с инжектором на теле, посмотрите это видео, чтобы узнать о дальнейших действиях.
Что делать, если у вас заразилась инфекция?
Если у вас разовьется инфекция, ваш врач назначит лекарства для лечения инфекции. В зависимости от причины и тяжести инфекции лекарства можно вводить перорально или через вену с помощью внутривенного (IV) катетера. Если вам требуются лекарства для внутривенного вливания, вам могут быть предоставлены условия для их получения в нашем офисе или, возможно, дома. Некоторым пациентам требуется госпитализация для эффективного лечения инфекции.
При необходимости ваш онколог может принять решение отложить дальнейшее лечение до тех пор, пока количество лейкоцитов не вернется к нормальному уровню и / или вы не избавитесь от инфекции.
Низкие тромбоциты-тромбоцитопения
Тромбоциты — это клетки крови, которые помогают организму образовывать сгустки. Это важно, чтобы предотвратить кровотечение из порезов или других травм. Нормальное количество тромбоцитов обычно колеблется от 150 000 до 400 000 на мм3 крови. Каждый раз, когда количество тромбоцитов падает ниже 50 000 на мм3, возникает повышенный риск кровотечения.Если тромбоциты упали ниже 20 000 на мм3 и есть признаки кровотечения, вам может потребоваться переливание тромбоцитов.
Низкий уровень тромбоцитов может быть вызван рядом причин. У некоторых пациентов низкий уровень тромбоцитов в результате химиотерапии; у других могут быть аутоиммунные заболевания или заболевания крови. Какой бы ни была причина низкого уровня тромбоцитов, необходимо соблюдать несколько мер предосторожности, чтобы предотвратить травмы, которые могут привести к кровотечению.
Признаки и симптомы низкого количества тромбоцитов- Чрезмерный синяк
- Крошечные точечные красные пятна на коже (называемые петехиями)
- Кровоточивость десен
- Носовые кровотечения, которые не прекращаются
- Чрезмерное кровотечение из травмы, которое не прекращается даже после приложения давления
- Моча темного цвета или кровь в моче
- Кровь из прямой кишки, кровь при дефекации (BM) или BM черного цвета
- Менструальное кровотечение, более сильное, чем обычно, продолжающееся дольше обычного или происходящее между менструациями
Что делать, чтобы избежать кровотечения
Измените свой образ жизни, чтобы избежать травм.- Избегайте физических нагрузок, контактных видов спорта, подъема тяжелых предметов, наклонов в пояснице, кашля, сморкания и запоров.
- Избегайте приема лекарств (см. Ниже), влияющих на свертываемость крови (если они не одобрены вашим врачом).
- Не принимайте аспирин или другие продукты, содержащие аспирин. Проверьте этикетки всех принимаемых вами препаратов на наличие салициловой кислоты — химического названия аспирина. Если вы не уверены в препарате или не можете сказать, читая этикетку, проконсультируйтесь с онкологом, медсестрой или фармацевтом.Не принимайте никакие нестероидные противовоспалительные препараты, такие как Motrin®, Aleve®, Advil® и т. Д. При головной или другой боли используйте ацетаминофен (Tylenol®).
- Избегайте процедур, которые могут вызвать повреждение кожи. Избегайте ректальных исследований, влагалищных исследований, сильных толчков во время полового акта, клизм, суппозиториев, спринцеваний, тампонов, вагинальных или ректальных аппликаторов, ректальных термометров, стоматологических осмотров, операций и т. Д.
- Соблюдайте особые меры предосторожности при личной гигиене.
- Избегайте падений в душе или ванне, используя противоскользящие коврики.
- Держите зубы в чистоте с помощью мягкой зубной щетки. Не используйте жидкости для полоскания рта на спиртовой основе. Не пользуйтесь зубной нитью. Держите губы влажными с помощью бальзама для губ, чтобы не растрескаться.
- Используйте электрическую бритву для бритья.
- Носите обувь, чтобы защитить ноги.
- Избегайте тесной тесной одежды или украшений.
- Используйте размягчители стула, чтобы избежать жесткой дефекации, которая может вызвать повреждение прямой кишки.
- Кровотечение, которое не прекращается после приложения давления в течение 15 минут.
- Кровотечение из прямой кишки, кровь в стуле или черный стул.
- Кровь в моче или моча темного цвета.
- Изменение вашего видения.
- Постоянная головная боль, нечеткое зрение или изменение уровня вашего сознания, например снижение концентрации внимания, чрезмерная сонливость, спутанность сознания или трудности с пробуждением.



 К таким веществам относят витамины группы В, аскорбиновую кислоту, железо, цинк, селен, белки, йод и многие другие соединения. При их недостаточном поступлении у ребенка также будет снижаться число эритроцитов и количество гемоглобина.
К таким веществам относят витамины группы В, аскорбиновую кислоту, железо, цинк, селен, белки, йод и многие другие соединения. При их недостаточном поступлении у ребенка также будет снижаться число эритроцитов и количество гемоглобина. Также снижение лейкоцитов провоцирует применение стероидов, антибиотиков, противовоспалительных, противосудорожных средств и некоторых других лекарств.
Также снижение лейкоцитов провоцирует применение стероидов, антибиотиков, противовоспалительных, противосудорожных средств и некоторых других лекарств.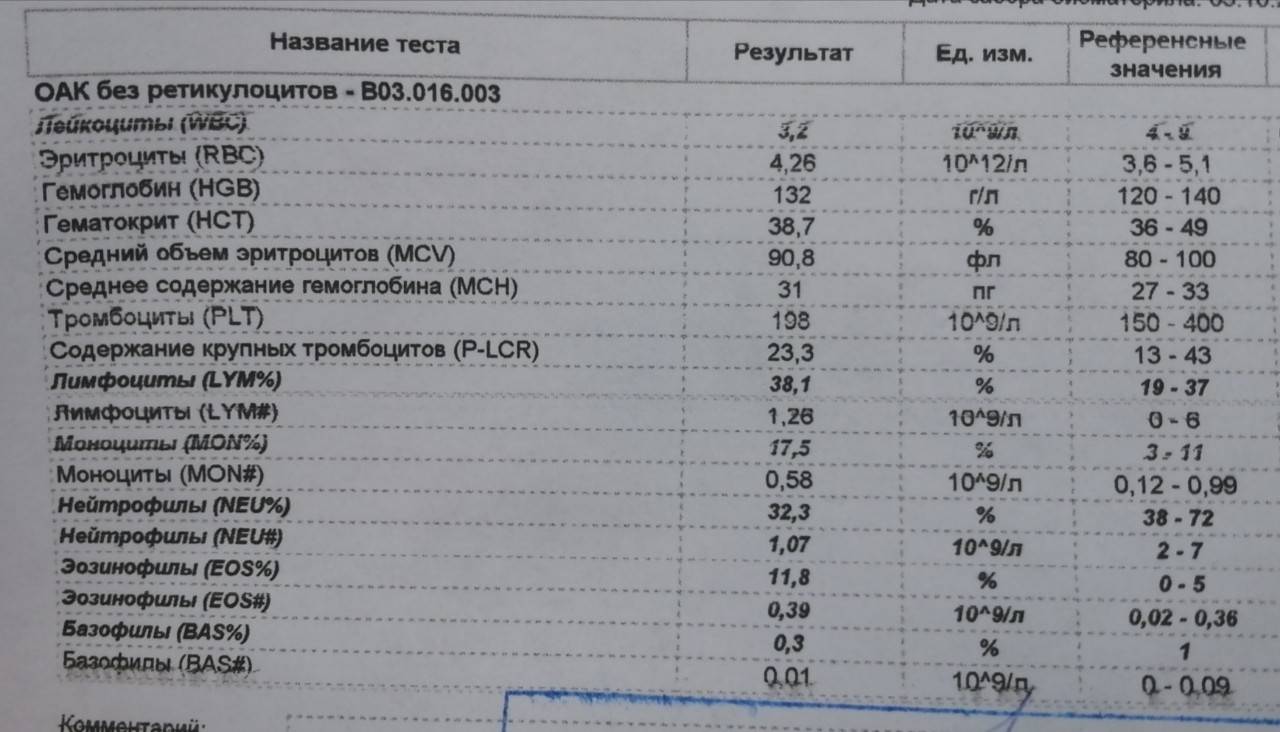
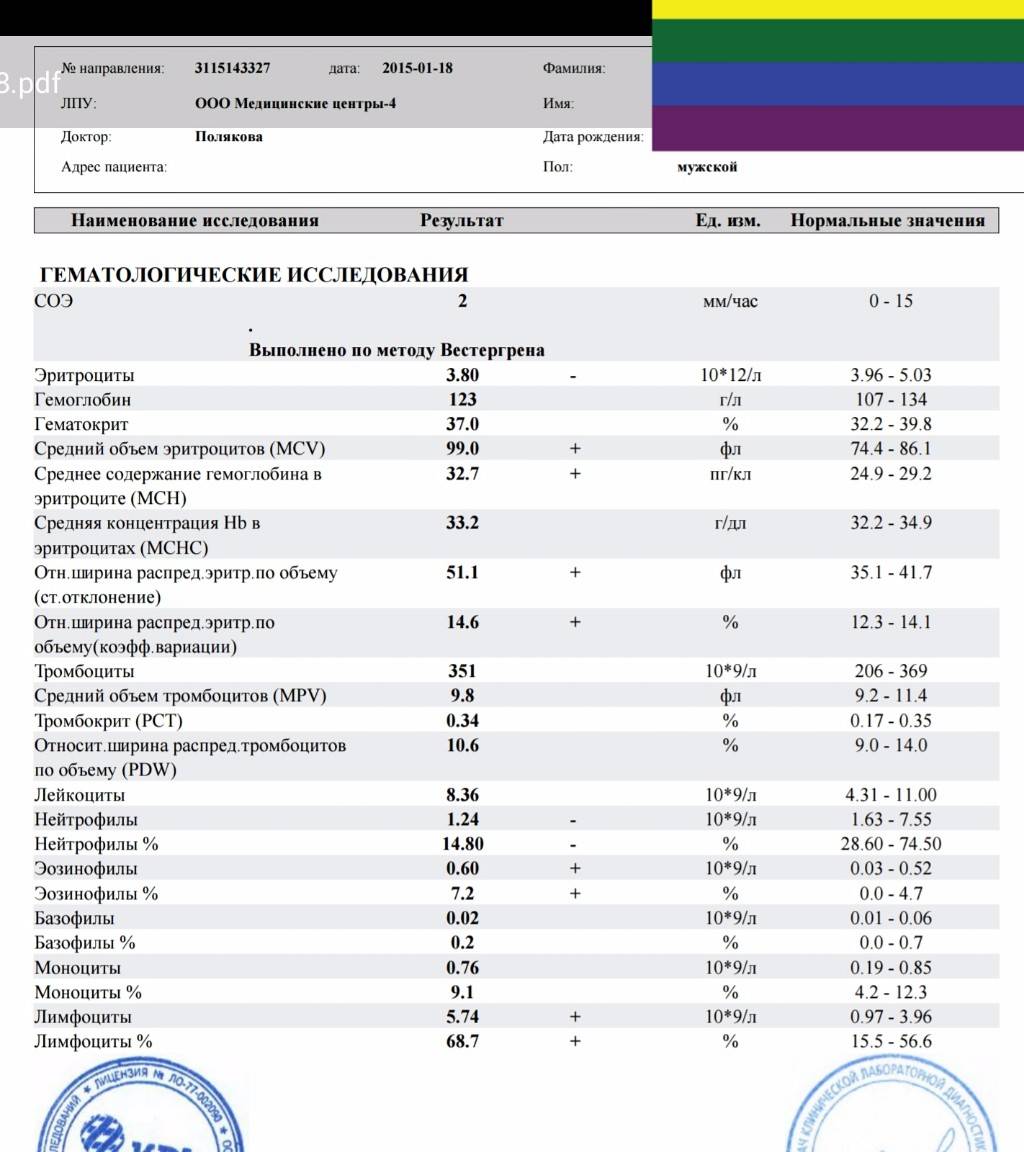
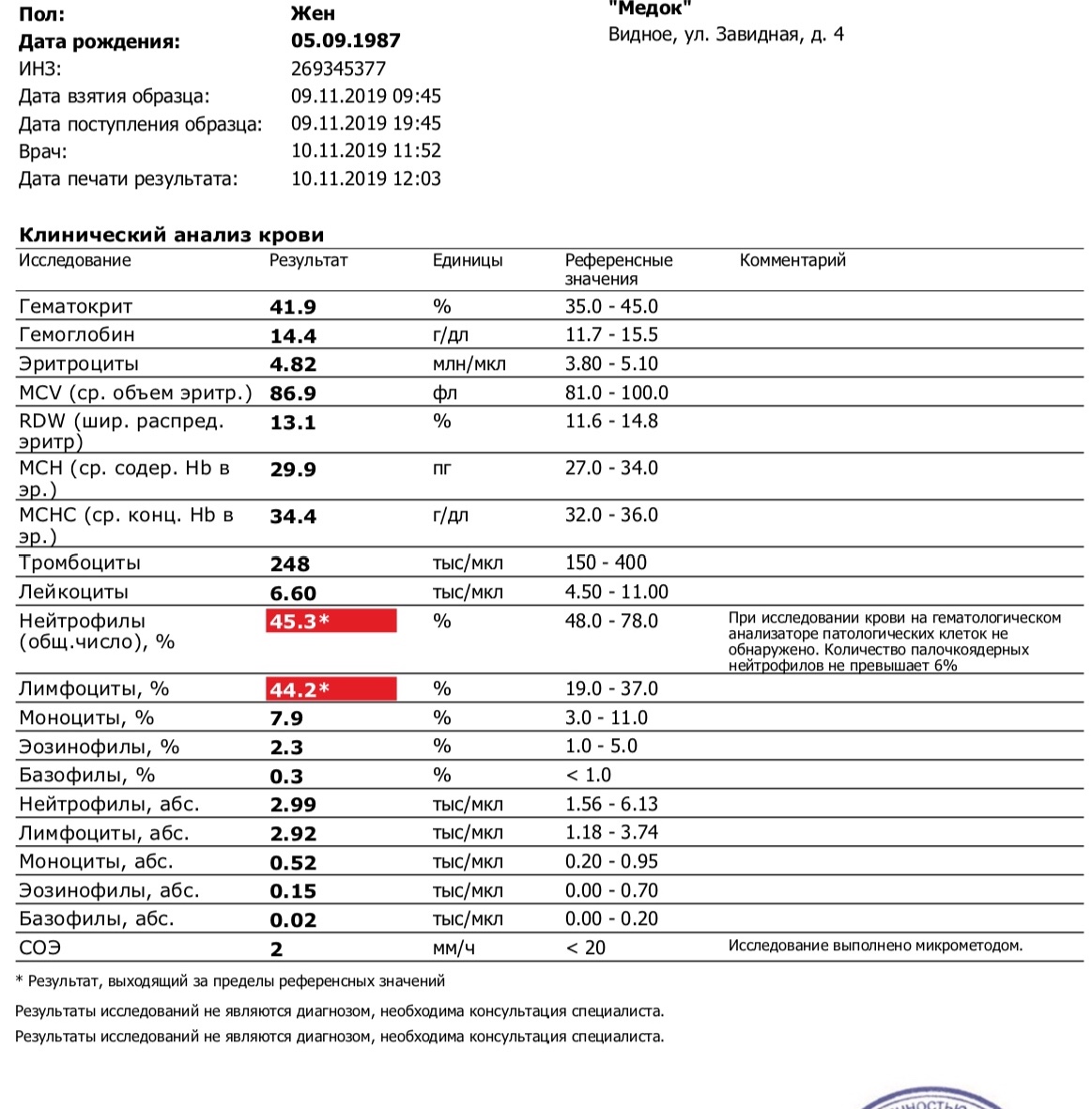
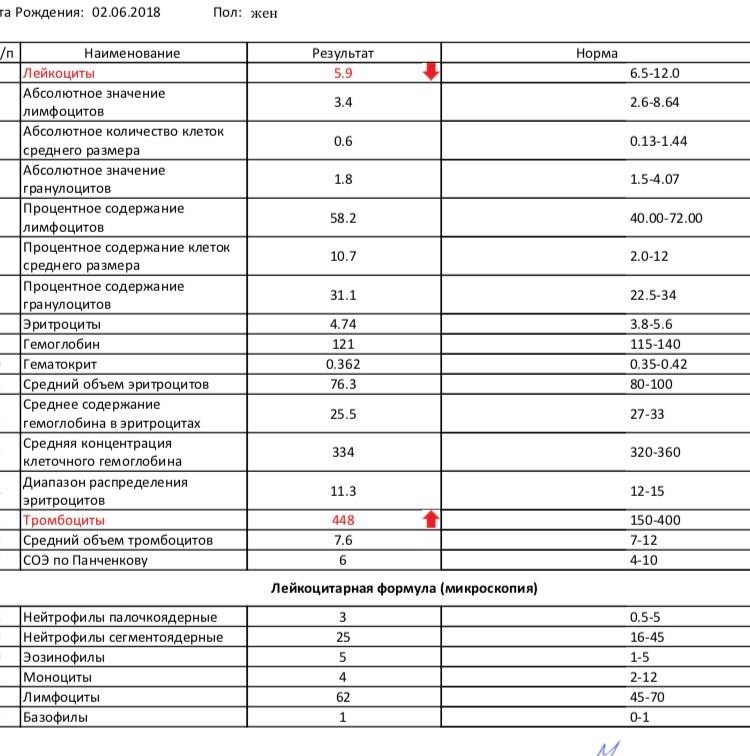
 clinicalkey.com. По состоянию на 18 ноября 2015 г.
clinicalkey.com. По состоянию на 18 ноября 2015 г.