🧬 Зачем проверяют гормоны щитовидки?
Щитовидная железа управляет обменом веществ в организме — от получения энергии до регуляции температуры тела. Сбой в ее работе ведет к серьезным проблемам со здоровьем. Рассказываем, как анализы на тиреотропный гормон, на гормоны щитовидной железы и на антитела к тиреоглобулину помогают выяснить, что происходит с щитовидной железой, и подобрать правильное лечение.
Когда это делают
Врачи назначают анализы на гормоны щитовидной железы, чтобы выявить нарушения ее работы. Проблема может быть в повышенном уровне, то есть в гипертиреозе, или в недостаточности — гипотиреозе.
«Любой здоровый человек раз в год должен сдавать анализ на тиреотропный гормон, или ТТГ. Этот анализ входит во многие скрининги, потому что симптомы гипофункции щитовидной железы бывают разной степени выраженности. На ранних стадиях люди могут не подозревать, что у них что-то не так , — советует терапевт клиники «Семейная» Александр Лаврищев.
По словам Александра Лаврищева, в научно-популярных статьях часто пишут, что гипотиреоз — это когда человек заметно толстеет, все время испытывает сонливость или отекает. Но постепенный беспричинный набор веса и отеки — это уже крайние проявления запущенной формы гипотиреоза, которые он за 11 лет практики видел всего 2-3 раза.
На практике врач начинает подозревать, что у человека может быть гипотиреоз, когда возможные проявления заболевания еще не стали такими яркими: например, у человека постоянно немного понижена температура тела. Депрессия и снижение настроения тоже дают врачу повод предположить, что проблема может быть в гипотиреозе.
«У людей с ярко выраженной гипофункцией щитовидной железы ускоренное сердцебиение, высокое давление, тремор рук и иногда на шее можно заметить зоб — увеличенную в объеме щитовидную железу, как на картинке в учебнике при базедовой болезни.
Но таких пациентов я тоже встречал всего двоих-троих. Как правило, симптомы мягче: пациенты с подозрением на гиперфункцию щитовидной железы чаще бывают раздражительными, тревожными, у них ускоренная речь, повышенная температура тела», — делится наблюдением Александр Лаврищев.
Александр Лаврищев уточняет, что, помимо анализов на ТТГ, которые каждый человек и так должен сдавать раз в год, другие анализы на гормоны щитовидной железы на практике терапевты используют редко, потому что они нужны в основном эндокринологам, и их назначают по показаниям.
Дополнительные анализы имеет смысл делать, только если есть изменения в ТТГ, или если у человека уже установлен диагноз — например, гипертиреоз или гипотиреоз. Если человек уже лечится, и врач сообщает пациенту, что у него должен быть определенный целевой уровень ТТГ и Т4, тогда имеет смысл сдавать кровь на оба анализа одновременно.
Здоровым людям без жалоб сдавать анализ на Т4, или на другие гормоны помимо ТТГ, не нужно. Любые лабораторный нормы анализов — всего-навсего усредненный показатель большинства здоровых людей в популяции. Чтобы разобраться, что происходит с пациентом, данных одних только анализов недостаточно. Нужно обязательно проконсультироваться с врачом, который учтет жалобы и симптомы, и сможет отличить реальную болезнь от случайной ошибки.
Любые лабораторный нормы анализов — всего-навсего усредненный показатель большинства здоровых людей в популяции. Чтобы разобраться, что происходит с пациентом, данных одних только анализов недостаточно. Нужно обязательно проконсультироваться с врачом, который учтет жалобы и симптомы, и сможет отличить реальную болезнь от случайной ошибки.
За рубежом считается, что специально готовиться к анализу не нужно. Но в нашей стране принято сдавать кровь в первой половине дня, отказавшись от еды и сигарет за 3 часа до исследования. Можно пить чистую негазированную воду.
Анализ крови на тиреотропный гормон
Что это такое. Анализ венозной крови, при котором в образце определяют концентрацию тиреотропного гормона (ТТГ). Позволяет разобраться, насколько эффективно работает щитовидная железа.
«Тиреотропный гормон, или ТТГ — гормон гипофиза, регулирующий функцию щитовидной железы, — рассказывает эндокринолог GMS Clinic Зиля Калмыкова.
— Его назначают при обследовании на предмет заболеваний щитовидной железы, а также в качестве скрининга».
Как это работает. ТТГ работает как биохимическая «педаль газа». При помощи него гипофиз — небольшая железа, расположенная в основании головного мозга — управляет работой щитовидной железы. Если ее гормонов в крови становится слишком мало, гипофиз усиливает производство ТТГ. Это заставляет щитовидную железу увеличить синтез собственных гормонов. А если их в крови и так слишком много, гипофиз прекращает выработку ТТГ. У здоровых людей это приводит к сокращению выработки гормонов щитовидной железы.
Зачем назначают. При подозрении на гипотиреоз — состояние, при котором щитовидная железа не вырабатывает достаточного количества гормонов, и гипертиреоз, при котором она, напротив, излишне активна, и гормонов в крови становится слишком много.
Как понять результаты. Во всем мире считается, что нормальный уровень ТТГ в крови взрослого человека — 0,3-5,0 мМЕ/л. В нашей стране нормальный диапазон ТТГ уже: 0,32-3,0 мМЕ/л. Если ТТГ в крови меньше нормы, врач вправе предположить, что щитовидная железа работает слишком активно. А если ТТГ слишком много, скорее всего, щитовидная железа недостаточно активна.
В нашей стране нормальный диапазон ТТГ уже: 0,32-3,0 мМЕ/л. Если ТТГ в крови меньше нормы, врач вправе предположить, что щитовидная железа работает слишком активно. А если ТТГ слишком много, скорее всего, щитовидная железа недостаточно активна.
При этом анализ на ТТГ не позволяет понять, в чем причина проблем с щитовидной железой, и как далеко зашло заболевание. Чтобы разобраться с этими вопросами, врачи назначают дополнительные анализы.
Анализ крови на свободный тироксин
Что это такое. Анализ венозной крови, при котором в образце определяют концентрацию свободного тироксина (Т4). Чаще всего анализ назначают, если результаты теста на ТТГ выше или ниже нормы.
По словам Зили Калмыковой, Т4 — гормон, вырабатывающийся самой щитовидной железой. Он повышает скорость многих реакций клеточного метаболизма — например, расщепление жиров и обмен углеводов.
Как это работает. Информация о том, сколько у человека в крови свободного Т4, позволяет уточнить стадию заболевания. В организме Т4 присутствует в двух формах: неактивной, то есть связанной с белком тироксин связывающим глобулином (ТСГ), и активной, то есть не связанной с ТСГ. Анализ на свободный Т4 назначают с целью более детальной оценки тиреоидного статуса. Например, для диагностики синдрома гипотиреоза или гипертиреоза.
Информация о том, сколько у человека в крови свободного Т4, позволяет уточнить стадию заболевания. В организме Т4 присутствует в двух формах: неактивной, то есть связанной с белком тироксин связывающим глобулином (ТСГ), и активной, то есть не связанной с ТСГ. Анализ на свободный Т4 назначают с целью более детальной оценки тиреоидного статуса. Например, для диагностики синдрома гипотиреоза или гипертиреоза.
Зачем назначают. Чтобы разобраться, болеет человек, или пока только находится в группе риска. Например, если у человека повышенный уровень ТТГ, и при этом нормальный уровень Т4, то у него есть риск развития гипотиреоза. А если у него высокий уровень ТТГ и низкий уровень Т4, болезнь уже развилась.
Как понять результаты. И в нашей стране, и за рубежом норма свободного Т4 — 12-30 пмоль/л. При этом у человека могут быть симптомы гипертиреоза или гипотиреоза, даже если свободный T4 находится в пределах нормы. Чтобы избежать ошибок, этот анализ, как правило, назначают вместе с ТТГ — получается гораздо информативнее.
О чем могут говорить результаты анализов:
- ТТГ немного повышен, но свободный Т4 в норме — легкая недостаточность щитовидной железы, которая может перерасти в гипотиреоз. Как правило, в этой ситуации назначают дополнительный тест на антитела к щитовидной железе. Это позволяет понять, нуждается ли человек в немедленном лечении.
- ТТГ высокий, свободный Т4 низкий — гипотиреоз, требующий лечения.
- ТТГ низкий, свободный Т4 низкий — вторичный гипотиреоз, связанный с недостаточностью работы гипофиза, или результат серьезного заболевания, не связанного с щитовидной железой.
- ТТГ низкий, свободный Т4 высокий — гипертиреоз, требующий лечения.
При желании сдать анализ на ТТГ и Т4 может каждый человек, который интересуется здоровьем своей щитовидной железы. При этом важно помнить, что самостоятельно ставить себе диагноз, и тем более назначать лечение, нельзя.
Кроме того, и у гипотиреоза, и у гипертиреоза может быть множество причин — от недостатка или, напротив, избытка йода в пище до опухолей или аутоиммунных заболеваний. Разобраться, что именно происходит с пациентом, может только врач на личном приеме.
Разобраться, что именно происходит с пациентом, может только врач на личном приеме.
Анализ крови на общий трийодтиронин (Т3)
Что это такое. Анализ венозной крови, при котором в образце определяют концентрацию общего трийодтиронина (Т3). Как правило, анализ назначают вместе с ТТГ и Т4, чтобы уточнить, есть ли у человека гипертиреоз.
Зиля Калмыкова рассказывает, что Т3 — гормон, очень похожий на Т4 по своим функциям, но при этом в 3-4 раза более активный, так что его вырабатывается в 10 раз меньше. Анализ на общий Т3 назначают, чтобы детально оценить тиреоидный статус.
Как это работает. Как и Т4, Т3 существует в организме в свободной и связанной форме. Но поскольку его мало, в лабораторной практике определяют и ту, и другую форму сразу — это называется общий трийодтиронин. А поскольку общего Т3 в организме меньше, колебания его уровня в некоторых случаях могут дать больше информации, чем анализ на свободный Т4.
Зачем назначают. Чтобы разобраться, есть у человека гипертиреоз, или нет. Бывают ситуации, когда у пациента есть симптомы гипертиреоза — учащенное сердцебиение, потеря веса, дрожь и потоотделение, анализы показывают низкий уровень ТТГ, но при этом свободный Т4 в норме. Чтобы уточнить, что происходит с человеком, пациенту назначают анализ на свободный Т3.
Как понять результаты. За рубежом норма общего Т3 — 1,1-2,6 нмоль/л. В нашей стране норма шире — 1,23-3,0 нмоль/л. Сами по себе эти показатели почти ни о чем не говорят. Оценивать результат анализа нужно, ориентируясь на результаты тестов на ТТГ и свободный Т4.
Если у человека есть симптомы гипертиреоза, при этом низкий уровень ТТГ, а свободный Т4 в норме, но:
- Т3 выше нормы — скорее всего, у него все-таки есть гипертиреоз
- Т3 в норме — вероятнее всего, гипертиреоза нет, а симптомы связаны с другими причинами.
Анализ крови на антитела к белкам щитовидной железы
Что это такое. Анализ венозной крови, при котором в образце измеряют уровень антител к белкам щитовидной железы. Эти анализы позволяют выявить не только сам факт проблем с щитовидной железой, но и уточнить их настоящую причину.
Анализ венозной крови, при котором в образце измеряют уровень антител к белкам щитовидной железы. Эти анализы позволяют выявить не только сам факт проблем с щитовидной железой, но и уточнить их настоящую причину.
По словам Зили Калмыковой, эндокринологи назначают анализ на антитела к тиреоглобулину, чтобы оценить риск развития рецидива после радикального лечения некоторых заболеваний щитовидной железы. Например, чтобы исключить рецидив рака щитовидной железы после ее удаления.
Как это работает. ТСГ — белок, который вырабатывают клетки щитовидной железы. Тиреоидная пероксидаза — фермент, который находится внутри клеток щитовидной железы, а рецепторы тиреотропного гормона — белки, при помощи которых щитовидная железа получает приказы от гипофиза. А антитела — защитные белки, которые уничтожают вирусы, микробов и раковые клетки. Если в крови человека появляются антитела к белкам щитовидной железы, это означает, что ее клетки атакует своя собственная иммунная система.
Зачем назначают. Чтобы отличить аутоиммунный гипо- или гипертиреоз от болезни, связанной с другими причинами — например, с дефицитом или с недостатком йода.
Как понять результаты. В норме антител к щитовидной железе не должно быть больше 50 МЕ/мл. Если их количество увеличивается — дело неладно.
Если увеличивается количество антител к ТСГ, это может говорить о хроническим тиреоидите Хашимото, гипотиреозе, диффузном токсическом зобе и иногда — о некоторых редких аутоиммунных заболеваниях вроде пернициозной анемии. При этом иногда уровень антител может повышаться в том числе и у здоровых людей — например, у пожилых женщин.
Если увеличивается количество антител к тиреоидной пероксидазе, это может говорить о тиреоидите Хашимото, диффузном токсическом зобе, гипертиреозе новорождённых, врожденном гипотиреозе, послеродовом тиреоидите, эутиреоидном зобе. Уровень этих антител может повышаться и при других заболеваниях — например, при идиопатическом гипотиреозе, аденоме и раке щитовидной железы. А еще — при всех видах аутоиммунных заболеваний, включая ревматоидный артрит, системную красную волчанку, инсулинзависимый сахарный диабет, аутоиммунную недостаточность надпочечников и пернициозную анемию. Уровень антител может повышаться у 5 % здоровых мужчин и женщин.
А еще — при всех видах аутоиммунных заболеваний, включая ревматоидный артрит, системную красную волчанку, инсулинзависимый сахарный диабет, аутоиммунную недостаточность надпочечников и пернициозную анемию. Уровень антител может повышаться у 5 % здоровых мужчин и женщин.
Если увеличивается уровень антител к рецепторам ТТГ, это может говорить об атрофии щитовидной железы, гипотиреозе, диффузном токсическом зобе, эутиреоидном зобе, остром и подостром тиреоидите, гипертиреозе новорожденных и врожденном гипотиреозе. При этом уровень антител может повышаться при вирусной инфекции.
Хотя анализ крови на антитела к белкам щитовидной железы действительно помогает уточнить диагноз, без помощи врача разобраться не получится — ведь вариантов возможно слишком много.
Важно запомнить
- Каждому человеку раз в год имеет смысл сдавать анализ на ТТГ. Другие анализы на гормоны щитовидной железы здоровым людям без беспокоящих симптомов делать не нужно.

- Если результаты обследования на ТТГ будут отклоняться от нормы, терапевт направит пациента к эндокринологу.
- Обследование на гормоны щитовидной железы начинается с ТТГ и у здоровых людей, и у пациентов, у которых эндокринолог подозревает заболевание щитовидной железы. Все остальные анализы — на Т3, Т4 и антитела к белкам щитовидной железы — уточняющие. Направление на них выдает эндокринолог после обследования.
расположение, причины и признаки дисфункции?
Щитовидная железа у мужчин: расположение, причины и признаки дисфункции?
Если говорить просто, то щитовидная железа – это своеобразная «фабрика», которая вырабатывает необходимые для жизни гормоны.
Щитовидная железа отвечает за выработку гормонов, необходимых для нормальной жизнедеятельности. Сбой в ее работе ведет к появлению многих заболеваний и осложнений.
Строение щитовидной железы у мужчин
Щитовидная железа расположена в непосредственной близости от трахеи. Она состоит из двух примерно одинаковых долей, которые разделяют перешеек.
Она состоит из двух примерно одинаковых долей, которые разделяют перешеек.
Помимо выработки гормонов, орган отвечает за работу сердца, регулирует процессы обмена веществ, помогает осуществлять умственные процессы.
Почему у мужчин возникают заболевания щитовидной железы?
Орган может начать работать с перебоями по следующим причинам:
- несбалансированный рацион;
- нехватка витаминов, минералов, питательных веществ;
- регулярные стрессы, эмоциональное напряжение, отсутствие полноценного отдыха;
- болезни наследственного, врожденного или приобретенного характера;
- вредные привычки;
- плохая экология;
- работа на вредном производстве или предприятии;
- употребление гормональных стероидов;
- регулярные перегрузки организма.
Симптомы нарушения работы щитовидной железы у мужчин
Порой патологии щитовидки можно распознать даже по фото, так как она увеличивается в объеме. Симптомы неправильной работы щитовидной железы:
Симптомы неправильной работы щитовидной железы:
- регулярный тремор в конечностях;
- чувство тревоги и беспокойства без видимой на то причины;
- снижение половой активности;
- нарушения пищеварения;
- сонливость, заторможенность, хроническая усталость;
- затрудненное дыхание и глотание;
- резкие скачки веса;
- беспричинные боли в костях, мышцах и суставах;
- повышенное давление;
- резкие перепады настроения;
- повышенное потоотделение;
- сухость слизистых оболочек и кожных покровов;
- нервозность и агрессивность.
Процедуры по обследованию щитовидной железы у мужчин
При первоначальном осмотре эндокринолог проводит пальпацию органа, чтобы выявить возможные увеличения. Кроме того, мужчине будет предложено пройти следующие важные процедуры:
- измерение роста и веса;
- определение температуры тела;
- осмотр глаз, кожи, состояния волос;
- анализ крови на гормоны;
- УЗИ;
- исследование рефлексов;
- измерение артериального давления;
- анализ слюны;
- анализ мочи.

Далее врач ставит диагноз и назначает лечение в зависимости от типа заболевания щитовидной железы. Больному остается только четко следовать его предписаниям и в дальнейшем соблюдать меры профилактики.
Что предпринять мужчине, чтобы болезнь не усугубилась?
Чтобы исключить заболевания щитовидки или дальнейшее их развитие, достаточно сделать следующее:
- Отказаться от курения, употребления спиртных напитков и наркотиков.
- Быть физически активным, не вести сидячий образ жизни.
- Контролировать свой вес.
- Правильно и сбалансированно питаться, не пропускать приемы пищи, принимать витамины.
- Избегать эмоциональных перенапряжений, стрессов, конфликтов, не тревожиться по пустякам, создавать вокруг себя благоприятную психологическую обстановку.
- Соблюдать режим сна и отдыха.
Внимание! Если работа мужчины связана с серьезными физическими, умственными или эмоциональными нагрузками, ему необходимо дополнительно употреблять йод, но делать это можно только после консультации врача-эндокринолога.
Симптомы заболеваний щитовидки у мужчин схожи с женскими. Запускать проблему не рекомендуется, так как в будущем это чревато серьезными последствиями и осложнениями.
Отказ от ответсвенности
Обращаем ваше внимание, что вся информация, размещённая на сайте
Prowellness предоставлена исключительно в ознакомительных целях и не является персональной программой, прямой рекомендацией к действию или врачебными советами. Не используйте данные материалы для диагностики, лечения или проведения любых медицинских манипуляций. Перед применением любой методики или употреблением любого продукта проконсультируйтесь с врачом. Данный сайт не является специализированным медицинским порталом и не заменяет профессиональной консультации специалиста. Владелец Сайта не несет никакой ответственности ни перед какой стороной, понесший косвенный или прямой ущерб в результате неправильного использования материалов, размещенных на данном ресурсе.
Нездоровая щитовидка нарушает терморегуляцию — Газета.Ru
Ученые выяснили, почему люди с нарушениями функции щитовидной железы более чувствительны к температуре окружающей среды.
Те, у кого повышена или, наоборот, снижена активность щитовидной железы, часто чувствуют, что и температура тела у них выше или ниже нормы. Этот феномен хорошо известен медикам, но до сих пор его связывали исключительно с влиянием тиреоидных гормонов на интенсивность обмена веществ в клетках.
Шведские ученые выяснили, что основная причина нарушения терморегуляции кроется вовсе не в изменении обмена веществ, а в воздействии гормонов щитовидной железы на кровеносные сосуды.
05 сентября 15:03
Гормоны – сигнальные молекулы, которые вырабатываются в организме в небольшом количестве и с током крови разносятся ко всем органам и клеткам. При их взаимодействии с рецепторами сигнал многократно усиливается и преобразуется в физиологический. К одному и тому же гормону в разных органах могут существовать разные рецепторы. Например, рецептор тиреоидных гормонов TR-α1 наиболее активен в сердечной и скелетных мышцах.
При их взаимодействии с рецепторами сигнал многократно усиливается и преобразуется в физиологический. К одному и тому же гормону в разных органах могут существовать разные рецепторы. Например, рецептор тиреоидных гормонов TR-α1 наиболее активен в сердечной и скелетных мышцах.
Ученые из Каролинского института в Швеции получили мутантную линию лабораторных мышей, у которых TR-α1 был «сломан». Мутантные грызуны вырабатывали большое количество тепла, поскольку в специализированной ткани, которая называется бурый жир, резко интенсифицировался обмен веществ. Бурая жировая ткань имеется у всех млекопитающих. Особенно развита она у зверей, впадающих в спячку. Есть она и у людей: у новорожденных составляет 5% от общей массы тела.
Основная функция бурого жира — давать тепло «изнутри», согревать.
Так вот, как выяснили шведские ученые, несмотря на повышенную метаболическую активность бурой жировой ткани, температура тела мутантных грызунов со сломанным рецептором тиреоидных гормонов не повышалась. Оказалось, что, помимо всего прочего, при поломке рецептора кровеносные сосуды теряли способность сужаться или расширяться под действием сигнальных молекул нервной системы, например ацетилхолина.
Оказалось, что, помимо всего прочего, при поломке рецептора кровеносные сосуды теряли способность сужаться или расширяться под действием сигнальных молекул нервной системы, например ацетилхолина.
Когда методом инфракрасной термографии ученые измерили температуру различных участков тела мутантных мышей, они заметили, что вырабатываемое бурым жиром тепло рассеивается через поверхность тела, а не сохраняется, как бывает при нормальном функционировании организма, и не используется на внутренний обогрев. Особенно много тепла «утекало» через хвост. Инъекцией специально подобранного сосудосуживающего препарата в хвостовую артерию удалось предотвратить потери тепла и, как следствие, нормализовать активность бурой жировой ткани.
Полученные данные, по мнению ученых, объясняют, почему пациенты с заболеваниями щитовидной железы столь чувствительны к перепаду температур.
Это первое исследование такого рода, в котором удалось обнаружить молекулярные механизмы терморегуляции, опосредованной тиреоидными гормонами, и показать взаимосвязь процессов, происходящих в жировой ткани и сердечно-сосудистой системе.
Стало ясно и то, что разбалансированная работа сосудов сводит на нет все усилия организма, направленные на обогрев. Мыши, продуцирующие избыточное тепло и не умеющие его сохранить, мерзнут. Люди оказываются в более выгодном положении. В отличие от грызунов они могут укутаться в теплый свитер или включить кондиционер на обогрев. И все же в долгосрочной перспективе эти исследования следует рассматривать как первый этап на пути поиска средств коррекции сосудистой дисфункции. Результаты работы опубликованы в научном журнале PNAS.
Аутоимунный тиреоидит (ХАИТ): что это такое, заболевания ХАИТа, изменения на УЗИ
В практике эндокринолога существует 2 страшилки: гормоны и хронический аутоимунный тироидит (ХАИТ). И если гормоны бывают разные, среди них могут попасться те, которых опасаться следует, то опасность ХАИТа явно переоценена.
Что такое ХАИТ? Это выработка организмом антител к своей щитовидной железе. Антитела долгое время атакуют ни в чём неповинный орган и очень часто могут уничтожить его совсем. Страшно.
Страшно.
Первый кошмар, с которым сталкиваются пациенты – повышение антител к тиреопероксидазе (ТПО). Причём, нормальные значения антител очень низкие (обычно до 6 ед), на этом фоне даже 30 ед кажутся кошмаром. Между тем, изолированное повышение антител к ТПО (т.е. если уровень гормонов ТТГ, Т4 свободного и Т3 свободного находятся в пределах нормы), ещё не повод для лечения.
По статистике, после выявления повышения антител вероятность развития настоящего хронического аутоиммунного тиреоидита в ближайшие 20 лет жизни — 30 %.
С антителами к тиреоглобулину (ТГ) ситуация ещё интереснее: они к ХАИТу отношения сами по себе не имеют, могут подняться «за компанию». Изолированное повышение антител к тиреоглобулину (когда антитела к ТПО не повышены) диагностически значимо только при полностью удалённой щитовидной железе. В остальных ситуациях это случайная находка, скажем так «личное дело самого организма, не касающееся эндокринолога».
Второй «кошмар» ХАИТа: изменения на УЗИ. Они обычно очень красочно описываются врачами, будя разные ассоциации у пациентов. На самом деле, врачи просто описывают типичную ситуацию, которая происходит со щитовидной железой, если она в беде.
Только по УЗИ диагноз ХАИТа поставить нельзя.
Чем грозят человеку изменения щитовидной железы при ХАИТе? Ничем. В рак это состояние не перерастёт, оперировать его не надо, на другие органы не расползётся.
Когда антитела к ТПО всё-таки имеют значение?
- Когда их больше 500 (несколько лет) или 1000 (выявлено впервые) при нормальном уровне ТТГ, Т4 и Т3 свободного. В этом случае человеку необходимо ежегодно проверять функцию щитовидной железы (вышеуказанные 4 показателя, лучше зимой, т.к. вероятность сбоя щитовидной железы зимой выше). 20 лет – это долго, 30 % — это мало, но лучше перестраховаться.
- Если вышеуказанная ситуация отмечена во время беременности или при планируемой беременности, то женщину будут наблюдать гораздо пристальней.
 Беременность – нагрузка для щитовидной железы, кто знает, как она с ней справится.
Беременность – нагрузка для щитовидной железы, кто знает, как она с ней справится. - Если при высоком уровне антител есть нарушение уровня ТТГ, а Т4 и Т3 свободный – нормальные. Это называется субклинический гипотиреоз. Большая вероятность, что антитела до щитовидной железы всё-таки добрались. В такой ситуации можно назначить гормонально заместительную терапию. А можно не назначить. А можно назначить и потом отменить. Здесь уже решать должен врач в каждом конкретном случае, для этого его столько лет и обучали.
- Если нарушенный ТТГ совмещён с нарушенным Т4 свободным + высокие антитела. Вот это уже настоящий ХАИТ. В этой ситуации лечение необходимо.
И вот мы плавно подошли к третьему кошмару ХАИТа: пожизненная заместительная гормональная терапия (ЗГТ). Звучит ужасно, но на деле это означает всего одна таблетка с утра. Ограничений и противопоказаний, в принципе, нет никаких.
- Беременеть и рожать на ЗГТ можно, препарат через плаценту не проходит, а ребёнок синтезирует себе гормоны с 8-й – 10-й недели самостоятельно.

- Солнце, море, сауна, массаж принципиально состояние не изменят, поэтому избегать их, лишая себя удовольствия, смысла нет.
- Алкоголь, вечеринки – да не вопрос, живите, как и раньше.
- Пропуск одной таблетки – да хоть 3-х, препарат накапливается и какое-то время организм протянет без особых потерь. Вот дольше пропускать – это уже чревато.
Четвёртый кошмар ХАИТа – набор веса на ЗГТ. Его не будет. Вы просто заменяете натуральный гормон искусственно произведённым. К счастью, произведённым очень хорошо, поэтому организм разницу не чувствует и живёт себе дальше.
Следует отметить, что ХАИТ был впервые описан японцем Хашимото (поэтому заболевание иногда и называют тироидит Хашимото) в 1912 году, ЗГТ пациенты получают уже не менее 30-ти лет. За это время по препаратам накоплен обширный материал, подтверждающий, что они не влияют ни на продолжительность жизни, ни на её качество.
Единственный доказанный неблагоприятный эффект — усугубление остеопороза. В связи с этим лицам более 10-ти лет принимающим 100 и более мкг препарата, рекомендована рентгеновская денситометрия для оценки количества кальция в костях.
В связи с этим лицам более 10-ти лет принимающим 100 и более мкг препарата, рекомендована рентгеновская денситометрия для оценки количества кальция в костях.
Наблюдаться с ХАИТом обязательно нужно, но кратность обследований должен определить врач индивидуально. Она зависит от нескольких причин: возраста, уровня ТТГ исходно, назначенной дозы препарата. Скажем сразу, что ежегодное УЗИ в этот список однозначно не войдёт.
Автор: Эндокринолог, кандидат медицинских наук Таныгина Наталья Ивановна.
изменения в современных лечебно-диагностических парадигмах
Проблема взаимосвязи аутоиммунной патологии щитовидной железы (ЩЖ) и нарушений репродуктивной функции в последние годы становится все более обсуждаемой. Клиническими и экспериментальными исследованиями показано, что нарушение функции ЩЖ приводит к тяжелым осложнениям беременности: самопроизвольному патологическому прерыванию беременности, мертворождению, невынашиванию беременности, аномалиям развития плода. Данная взаимосвязь подтверждена не только у женщин с тиреотоксикозом и гипотиреозом, но и у женщин с сохранной функцией ЩЖ, в сыворотке крови у которых выявлены высокие титры антител (АТ) к тиреопероксидазе (АТ-ТПО), тиреоглобулину (АТ-ТГ) и рецепторам тиреотропного гормона (АТ-рТТГ) [1].
Данная взаимосвязь подтверждена не только у женщин с тиреотоксикозом и гипотиреозом, но и у женщин с сохранной функцией ЩЖ, в сыворотке крови у которых выявлены высокие титры антител (АТ) к тиреопероксидазе (АТ-ТПО), тиреоглобулину (АТ-ТГ) и рецепторам тиреотропного гормона (АТ-рТТГ) [1].
Распространенность первичного манифестного гипотиреоза среди беременных составляет 2%, субклинического — до 15% [2]. Гипотиреоз во время беременности наиболее опасен для развития плода и в первую очередь для его центральной нервной системы (ЦНС) [3]. Причем заболевание матери оказывает более неблагоприятное воздействие на формирование и функционирование центральных структур мозга плода, чем гипотиреоз, обусловленный нарушением закладки самой ЩЖ плода [4, 5]. Это объясняется тем, что в первую половину беременности (до 18—20 нед) ЩЖ плода практически не функционирует, миграция нейронов и другие важные ранние стадии внутриутробного развития мозга во многом зависят от поступления материнских гормонов ЩЖ матери.
В последние годы особое внимание уделяется вопросу взаимосвязи между носительством АТ к ЩЖ и репродуктивной функцией у женщин. Частота выявления тиреоидных АТ (АТ-ТПО, АТ-ТГ) у беременных по различным источникам составляет 10—20% [6]. Отмечено, что у женщин с повышенным уровнем тиреоидных АТ, даже при эутиреоидном состоянии, значительно выше частота осложнений беременности и родов. У 16% беременных с носительством АТ к ЩЖ и нормальным уровнем тиреотропного гормона (ТТГ) в I триместре в последующем отмечалось повышение ТТГ более 4 мЕд/л, а у 33—50% развивался послеродовый тиреоидит [7]. Рядом исследователей представлены доказательства негативного влияния субклинического изменения уровня ТТГ при наличии носительства АТ-ТПО на частоту развития акушерских осложнений — это повышение риска преждевременных родов и спонтанных патологических прерываний беременности, задержка внутриутробного развития плода, гестационная гипертензия и другая патология [8]. Ассоциацию между носительством АТ-ТПО и риском преждевременных родов (1,7-кратное повышение) удалось выявить по результатам двух проспективных популяционных исследований, включивших в целом 7585 беременных из двух голландских когорт [9].
В последнее время в научном сообществе возникают спорные ситуации, связанные с интерпретацией лабораторных тестов для оценки функции ЩЖ во время беременности. Это прежде всего связано с тем, что во время беременности происходит изменение метаболизма тиреоидных гормонов и динамически меняющееся взаимодействие гипофизарно-тиреоидных систем матери и плода. Доступные в настоящее время иммунометрические методы определения тиреоидных гормонов по существу представляют собой приблизительные и оценочные тесты, не являются прямыми методами определения концентрации гормона и очень чувствительны к изменениям уровня связывающих белков. В связи с этим чрезвычайно актуальным является использование высокоэффективной жидкостной хроматографии в сочетании с тандемной масс-спектрометрией (ВЭЖХ-МС/МС) для разработки надежных и точных триместр-специфичных интервалов для тиреоидных гормонов во время беременности.
В данном обзоре мы представили современные принципы диагностики и лечебные подходы ведения беременности у женщин с аутоиммунной патологией ЩЖ.
По данным литературы известно, что аутоиммунные заболевания встречаются у 3—8% населения мира [10], развиваются до 10 раз чаще у женщин, чем у мужчин, и характеризуются длительным течением. Большой интерес в настоящее время уделяется диагностике и лечебной тактике при аутоиммунных заболеваниях ЩЖ, особенно у женщин, так как данная патология в последние десятилетия активно прогрессирует [11] и оказывает влияние на репродуктивный статус [12]. В настоящее время не существует единой точки зрения на роль АТ к ткани ЩЖ в генезе нарушения репродуктивной функции женщин. В общей популяции в среднем 10% беременных являются носительницами АТ-ТПО [13].
АИТ является HLA-ассоциированным заболеванием. При этом атрофическая и гипертрофическая формы АИТ связаны с разными гаплотипами. Однако пусковые процессы при хроническом АИТ до конца не ясны. В крови пациентов с АИТ, как правило, обнаруживают АТ к различным антигенам ЩЖ, наиболее часто определяются АТ-ТПО, АТ-ТГ, реже — блокирующие АТ-рТТГ. Кроме того, в начале заболевания могут транзиторно определяться и стимулирующие АТ-рТТГ. Тем не менее одним из спорных моментов в механизме развития АИТ является роль антитиреоидных АТ. В соответствии с данными исследователей, АТ-ТПО могут приводить к образованию иммунных комплексов, способствующих выделению биологически активных веществ, которые осуществляют деструктивные изменения в ЩЖ, снижая ее функцию [14]. Согласно мнению других авторов, АТ-ТПО — показатель деструктивных проявлений ЩЖ, а АТ-ТГ — результат компенсаторных механизмов организма, так как уровень этих АТ зависит от числа стимулированных рецепторов к тиреоидным гормонам [15].
Кроме того, в начале заболевания могут транзиторно определяться и стимулирующие АТ-рТТГ. Тем не менее одним из спорных моментов в механизме развития АИТ является роль антитиреоидных АТ. В соответствии с данными исследователей, АТ-ТПО могут приводить к образованию иммунных комплексов, способствующих выделению биологически активных веществ, которые осуществляют деструктивные изменения в ЩЖ, снижая ее функцию [14]. Согласно мнению других авторов, АТ-ТПО — показатель деструктивных проявлений ЩЖ, а АТ-ТГ — результат компенсаторных механизмов организма, так как уровень этих АТ зависит от числа стимулированных рецепторов к тиреоидным гормонам [15].
На данный момент доказано, что частота встречаемости антитиреоидных АТ не совпадает с распространенностью как манифестного, так и субклинического гипотиреоза. Этот факт указывает на то, что АТ могут выявляться даже у лиц, не имеющих функциональных или структурных изменений ЩЖ [16]. По данным J. Hollowell и соавт. [17], у 12% обследованных пациентов без заболеваний ЩЖ обнаружены АТ-ТПО и у 10% — АТ-ТГ [17]. При этом некоторые исследователи считают выявление АТ-ТПО признаком возможного нарушения функции ЩЖ в будущем, и даже низкие титры этих АТ коррелируют с лимфоидной инфильтрацией ткани Щ.Ж. Зарубежные исследователи утверждают, что повышенный уровень AT-ТПО является статистически значимым признаком АИТ, и наличие тиреоид-специфических АТ в сыворотке крови (АТ-ТГ 1:100 и выше, АТ-ТПО 1:32 и выше) является показателем аутоиммунного поражения ЩЖ [17]. По данным исследовательской работы G. Karanikas и соавт. [19], повышенные титры АТ-ТПО коррелируют с высокой частотой продукции Т-клетками Тh/Тс1-цитокинов, отвечающих за поражение клеток ЩЖ.
Однако, несмотря на заметный интерес исследователей к данной патологии, единого мнения по поводу этиологии АИТ в настоящее время нет. Некоторые ученые предполагают генетическую предрасположенность в качестве главенствующей причины в развитии АИТ [20], в частности, при изучении генов системы HLA указывалось сочетание с генами HLA-B8, HLA-DR3, HLA-DR4 [21].
Выявлено также 5 новых вариаций генов TPO, ATXN2, BACh3, MAGI3 и KALRN, ассоциирующихся с носительством АТ-ТПО. Сочетание этих вариантов генов ассоциировалось с повышением риска развития гипотиреоза и понижением риска развития зоба. Вариации в генах MAGI3 и BACh3 связаны с повышенным риском развития гипертиреоза, а вариант MAGI3 также связан с повышенным риском развития гипотиреоза [22].
Отдельным пунктом для обсуждения является микрохимеризм (МХ) — присутствие в тканях и/или кровеносной системе «организма—хозяина» небольшого количества генетически отличных клеток, способных к длительному персистированию. Присутствие микрохимерных клеток в организме женщины является распространенным явлением и следствием нормально протекающей беременности. Отдаленные последствия этого феномена стали предметом пристального внимания сравнительно недавно. В настоящий момент МХ рассматривается как одна из перспективных теорий патогенеза аутоиммунных заболеваний. Данное явление ассоциировано с риском развития нарушения функции ЩЖ в результате ее аутоиммунного поражения, а также способно оказывать непосредственное влияние на течение последующих беременностей и реализацию аутоиммунных реакций. Фетальные и материнские микрохимерные клетки способны длительно сохраняться в организме и могут быть обнаружены в крови и тканях спустя десятилетия после завершения беременности [23—25]. МХ чаще определяется в ткани ЩЖ и периферической крови у пациенток с аутоиммунными тиреопатиями, чем у здоровых лиц [26]. Предполагается, что МХ способен провоцировать локальную иммунную реакцию против материнских антигенов в ткани железы, а также представлять собой мишень для иммунной системы матери. В пользу участия МХ в патогенезе аутоиммунных тиреопатий также свидетельствует распространенность подозреваемых генетических маркеров среди пар мать—ребенок с фетальным М.Х. Данный феномен рассматривается как одна из привлекательных гипотез генеза аутоиммунных тиреопатий, которая могла бы объяснить преобладание заболеваемости среди женщин репродуктивного возраста и частую манифестацию в послеродовом периоде.
Аутоиммунный тиреоидит и беременностьПри наступлении беременности у женщин, являющихся носительницами АТ-ТПО без нарушения функции ЩЖ, повышается риск развития гипотиреоза и относительной гестационной гипотироксинемии, что может привести к ряду перинатальных и акушерских осложнений [27]. Патогенез этих нарушений на сегодняшний день остается невыясненным. Возможно, антитиреоидные АТ являются маркером генерализованной аутоиммунной дисфункции, в результате которой и происходит самопроизвольное патологическое прерывание беременности. Согласно данным литературы, у 30—50% носительниц АТ развиваются нарушения функции ЩЖ после родов. По данным разных авторов, дисфункция ЩЖ в послеродовом периоде может развиваться у женщин и в отсутствие АТ к Щ.Ж. Таким образом, четкие прогностические критерии развития нарушения функции ЩЖ как на фоне беременности, в послеродовом периоде, так и в течение жизни, отсутствуют.
Сложности диагностикиДисфункция ЩЖ может возникать в любом сроке беременности, при этом следует учитывать, что принципы диагностики и лечения заболеваний ЩЖ у беременных существенно отличаются от общепринятых. Существуют различные методы скрининга на дисфункцию ЩЖ: как простое обследование только беременных женщин из группы высокого риска, так и тотальный скрининг всех беременных женщин независимо от срока беременности. С одной стороны, учитывая распространенность и потенциальную опасность нарушений тиреоидного статуса во время беременности, ряд профессиональных ассоциаций и сообществ рекомендует проводить оценку функции ЩЖ у всех беременных и женщин, планирующих беременность. С другой стороны, исследователи из Американского колледжа акушерства и гинекологии еще в 2002 г. утверждали, что предложения в отношении проведения рутинного скрининга беременных являются преждевременными в отсутствие данных, показывающих улучшение результатов при назначении терапии левотироксином натрия [28]. Современные работы в этой области демонстрируют неоднозначные выводы. На сегодняшний день мы располагаем докладом Кокрейновской группы исследователей, опубликовавшей в 2015 г. анализ двух рандомизированных контролируемых исследований с участием 26 408 женщин (одно исследование включало 21 839 женщин и другое — 4562) [29]. Авторы сообщают, что универсальный скрининг на дисфункцию ЩЖ при беременности увеличил число женщин с диагнозом гипо- и гипертиреоз и, как следствие, увеличилось количество пациенток, получающих лечение по поводу этих состояний. Однако рутинный скрининг и последующее лечение не способствовали выявлению явных преимуществ или негативных реакций для женщин и/или их детей. Не изменились доля женщин с преэклампсией и преждевременными родами (по результатам исследования с участием 4562 женщин), число детей с инвалидностью (коэффициент интеллекта (IQ) менее 85 в возрасте 3 лет) — исследование с участием 794 детей, родившихся от матерей с гипотиреозом). Несмотря на то что исследования включали большую выборку, не установлено четких различий в исходах для матерей и их детей между рутинным скринингом и обследованием при обращении за медицинской помощью (выявлением случаев заболеваний) или полным отсутствием обследования. Таким образом, очевидно, что необходимы дополнительные исследования и доказательства для оценки потенциальных краткосрочных и долгосрочных преимуществ или недостатков различных методов скрининга.
Важно уточнить, что обнаружение повышения уровня ТТГ не всегда является синонимом снижения концентрации свободного тироксина 4 (свT4). Чаще всего повышенный уровень ТТГ у беременной обнаруживается, когда содержание свT4 является нормальным — это расценивается как субклинический гипотиреоз. Наоборот, низкий уровень свT4 может быть выявлен на фоне нормального содержания ТТГ — подобная ситуация называется изолированной гипотироксинемией (ИГ). ИГ беременных встречается редко, в случае ее установления в I триместре может быть рекомендована терапия левотироксином натрия. Обоснованием для назначения терапии является доказанная ассоциация ИГ в начале беременности с нарушениями нервно-психического развития ребенка. Но в настоящий момент нет исследований, демонстрирующих клинически значимое улучшение нейрокогнитивных функций у детей, рожденных от матерей с ИГ, благодаря проводимому лечению. Терапия левотироксином натрия не рекомендуется при ИГ, выявленной во II и III триместрах беременности. Поскольку минимальный уровень свТ4 часто наблюдается и физиологически обусловлен в конце беременности, имеется высокий риск развития ятрогенного тиреотоксикоза в отсутствие доказательств потенциального положительного влияния терапии левотироксином натрия. Повышенное содержание тиреоидных гормонов во время беременности расценивается как физиологический процесс адаптации, но, согласно последним исследованиям, чрезмерно высокие концентрации свТ4 оказывают не менее негативное влияние на ЦНС ребенка, чем низкое его содержание: гипертироксинемия может способствовать снижению IQ ребенка и уменьшению объема серого вещества [30]. В этой связи необходимо очень взвешенно подходить к назначению левотироксина натрия и оценивать оправданность любых медицинских вмешательств во время беременности, принимая во внимание не только здоровье женщины, но и ребенка.
В виду того, что во время беременности происходит изменение активности ЩЖ и динамически меняется взаимодействие гипофизарно-тиреоидных систем матери и плода, точная оценка функции ЩЖ у матери остается сложной задачей по настоящее время. В научном сообществе ведется активная дискуссия и пока не достигнуто единое соглашение относительно значений «нормы» и соответственно тактики ведения. Принципиальным моментом дискуссий является вопрос определения диагностических референсных уровней и интерпретации результатов лабораторных тестов для оценки гормонального статуса во время беременности.
Уровень ТТГ первым реагирует на повышение активности ЩЖ во время беременности: происходит сдвиг уровня ТТГ вниз, при этом снижаются как нижний (примерно на 0,1—0,2 мЕд/л), так и верхний предел уровня материнского ТТГ (примерно на 0,5—1,0 мЕд/л) относительно стандартных границ ТТГ [31]. Наибольшее снижение уровня ТТГ в сыворотке наблюдается в течение I триместра (пик секреции ТТГ к 8-й неделе беременности) из-за непосредственной стимуляции плацентарным человеческим хорионическим гонадотропином (чХГ) рецептора ТТГ, тем самым напрямую увеличивается производство гормонов ЩЖ. В дальнейшем, по мере прогрессирования беременности, уровень ТТГ постепенно повышается и максимален в III триместре, но в целом остается ниже, чем у небеременных женщин [32]. Поскольку при многоплодной беременности концентрация чХГ выше, чем при одноплодной, то и снижение границ контрольного интервала для уровня ТТГ в данном случае значительнее [31].
За последние два десятилетия опубликован целый ряд рекомендаций и руководств, касающихся аспектов диагностики и лечения заболеваний ЩЖ во время беременности и послеродового периода. Экспертами Американской тиреоидологической ассоциации (АТА) принято, что референсные интервалы для уровня ТТГ во время беременности должны быть сужены за счет верхнего показателя, и с 2011 г. во многих странах мира и у нас использовались триместр-специфичные нормы уровня ТТГ. Отметим, что рекомендации АТА базировались на результатах 6 когортных исследований, проведенных в США и некоторых странах Европы, а также отдельно оговаривалось, что данные нормы предлагаются только для лабораторий, которые по каким-либо причинам не имеют собственных установленных норм. Рекомендуемые триместр-специфические референсные интервалы для ТТГ были следующими: I триместр 0,1—2,5 мЕд/л; II триместр 0,2—3 мЕд/л; III триместр 0,3—3 мЕд/л.
Европейские рекомендации по диагностике и лечению заболеваний ЩЖ во время беременности, вышедшие в 2012 г., демонстрируют согласие экспертного сообщества относительно снижения верхних границ триместр-специфических референсных диапазонов для уровня ТТГ у беременных [33]. Именно эти диапазоны используются по настоящее время отечественными клиницистами для оценки функции ЩЖ и как целевые при проведении беременным заместительной терапии при гипотиреозе. В 2017 г. вышли обновленные клинические рекомендации АТА, в которых подвергнуты пересмотру референсные значения ТТГ для беременных. Основанием для этого послужили скрининговые исследования последних лет, свидетельствующие, что для беременности в целом характерен относительно низкий уровень ТТГ практически у всех популяций, однако степень этого снижения значительно варьирует между различными расовыми и этническими группами. Необходимо также учитывать и различия в йодной обеспеченности. Исследования с участием беременных женщин в Азии, Индии и некоторых странах Европы продемонстрировали существенную географическую неоднородность в интенсивности падения уровня ТТГ в I триместре, выявив преобладание слабого снижения верхних значений [34—37]. Аналогичные данные получены по результатам исследований беременных в Корее — умеренное снижение ТТГ в I триместре на 0,5—1,0 мЕд/л [38]. Недавнее исследование, проведенное с участием 4800 беременных женщин в Китае, показало, что хотя сдвиг вниз в контрольном диапазоне ТТГ произошел на 7—12-й неделе, но верхний контрольный предел был несущественно снижен с 5,31 до 4,34 мЕд/л [35].
Большинством исследовательских групп признается ограниченная практическая значимость применяемых в настоящее время триместр-специфических диапазонов для ТТГ, поскольку они рассчитаны для популяций с адекватным потреблением йода, а в выборку включались женщины без носительства тиреоидных А.Т. Становится очевидной актуальность проведения национальных исследований с целью установления популяционных референсных значений тиреоидных гормонов, учитывая потребление йода, наличие АТ к ткани ЩЖ и, согласно некоторым исследованиям, индекса массы тела.
Таким образом, учитывая накопленные данные и последние рекомендации АТА, в настоящее время идеальным вариантом является использование интервалов «нормы» ТТГ для беременных, определенных для конкретного региона (страны) с учетом этнических и географических особенностей. К сожалению, в России в настоящее время нет данных национальных популяционных исследований уровня ТТГ и базирующихся на них клинических рекомендаций по диагностике и лечению заболеваний ЩЖ во время беременности. В такой ситуации в клинических рекомендациях АТА специалистам предлагается использовать в качестве верхнего контрольного значения «нормы» уровень ТТГ 4 мЕд/л, который для большинства лабораторных анализов представляет собой уменьшение верхнего популяционного значения ТТГ примерно на 0,5 мЕд/л.
Определение уровня Т4 во время беременностиСвободный Т4 — биологически активная часть общего Т4, составляющая всего около 0,03%, а основной объем гормона связан с белками сыворотки, в первую очередь с тироксинсвязывающим глобулином (ТСГ). Определение содержания свТ4 в преобладающем большинстве лабораторий осуществляется иммунометрическими методами, точность результатов которых зависит от множества факторов: разведения, температурного режима, буферного состава, аффинности АТ и прочее [39]. Доступные в настоящее время иммунометрические методы определения тиреоидных гормонов по существу являются приблизительными и оценочными тестами (не дают точного указания концентрации гормона) и очень чувствительны к изменениям уровня связывающих белков [40]. Определение содержания свТ4 во время беременности сопряжено с методическими сложностями, возникающими в результате происходящих в организме матери биохимических изменений [41]. Сыворотка беременных характеризуется более высокими концентрациями ТСГ, пик которого приходится примерно на 16-ю неделю беременности, неэстерифицированных жирных кислот и более низким уровнем альбумина по сравнению с показателями у небеременных женщин. Высокие концентрации ТСГ, как правило, приводят к более высоким значениям общего T4 и соответственно к закономерному, с методической точки зрения, занижению уровня свТ4 [42]. В итоге у клиницистов возникает необходимость дифференциальной диагностики истинной гипотироксинемии беременных, при которой необходимо назначение заместительной терапии левотироксином натрия, и методически обусловленного занижения уровня свТ4, не требующего никаких вмешательств. Поскольку во время беременности содержание свT4 в сыворотке крови подвергается значительным колебаниям, и имеет место широкая вариабельность между методиками измерения его уровня, интерпретация значений измерений свТ4 требует применения диапазонов, специфичных как для конкретного метода, так и для триместров.
Широко обсуждается возможность использования новой технологии ВЭЖХ-МС/МС для разработки надежных и доказанных триместр-специфичных интервалов для тиреоидных гормонов во время беременности. Появление и развитие технологии ВЭЖХ-МС/МС обеспечивает высокую производительность, практически 100% специфичность, необходимую чувствительность по сравнению с методами иммуноанализа [43, 44]. В настоящее время технология МС/МС получает широкое распространение для рутинной диагностики в эндокринологических лабораториях, и прежде всего для определения основного спектра стероидов, а также их многочисленных метаболитов.
Субклинический гипотиреоз (СГ) во время беременностиНаблюдательные исследования, охватывающие более чем три последних десятилетия, свидетельствуют, что СГ статистически значимо повышает акушерский риск, частоту развития осложнений течения беременности и неблагоприятных исходов для ребенка, в первую очередь для его ЦНС [45]. При этом доказательно не подтверждено, что лечение субклинического гипотиреоза во время беременности левотироксином натрия улучшает когнитивные функции у ребенка. Это продемонстрировано в исследовании CATS, в ходе которого проведен скрининг функции ЩЖ у 21 846 беременных женщин [46]. Совсем недавно проведенное в США проспективное 5-летнее исследование оценило результаты терапии субклинического гипотиреоза, выявленного впервые в I триместре беременности [47]. В общей сложности по итогам скрининга 97 288 беременных в исследование включено 677 женщин с СГ, определяемым как повышение уровня ТТГ более 4,0 мЕд/л при нормальном показателе концентрации свТ4. Анализ «контрольной» точки — показателя IQ у детей в возрасте 5 лет — не выявил преимуществ лечения субклинического гипотиреоза во время беременности: терапия левотироксином натрия не привела к клинически значимому улучшению познавательных функций у детей в возрасте до 5 лет. Равно как не выявлено преимуществ терапии левотироксином натрия в отношении течения беременности и снижения риска акушерских осложнений. Интерес представляют отдельные результаты исследования, например, динамическая оценка показателей тиреоидных гормонов в I триместре — отмечена тенденция снижения содержания свT4 только при достижении уровня ТТГ — 4,8 мЕд/л и более.
При выявлении СГ у пытающейся зачать естественным путем женщины в отсутствие АТ к ЩЖ может быть рекомендована терапия низкими дозами левотироксина натрия (25—50 мкг) во избежание прогрессирования гипотиреоза в случае наступления беременности.
При выявлении СГ у женщины, планирующей экстракорпоральное оплодотворение, рекомендуется назначение левотироксина натрия для достижения уровня ТТГ менее 2,5 мЕд/л. Нет достаточных доказательств того, что терапия левотироксином натрия улучшает успех беременности после вспомогательных репродуктивных технологий у женщин — носителей АТ-ТПО без снижения функции Щ.Ж. Вместе с тем назначение левотироксина натрия в данной ситуации может рассматриваться с учетом его потенциальных преимуществ по сравнению с его минимальным риском. В таких случаях 25—50 мкг левотироксина натрия является типичной начальной дозой.
Имеющиеся данные подтверждают преимущества максимально ранней инициализации терапии. Поэтому при впервые выявленном во время беременности манифестном гипотиреозе необходимо оперативно назначить левотироксин натрия. Расчет дозы препарата для старта лечения определяется как 2,3 мкг на 1 кг массы тела в сутки с первым контролем уровня ТТГ через 2 нед. В дальнейшем для коррекции терапии контрольные определения уровня ТТГ следует выполнять каждые 4 нед всю первую половину беременности (до 16—20 нед беременности) и, по крайней мере, однократно в период с 26-й по 32-ю неделю. Целью терапии гипотиреоза является поддержание уровня ТТГ в пределах триместр-специфических референсных интервалов (если они определены), а если это недоступно, то целесообразно поддерживать концентрацию ТТГ ниже 2,5 мЕд/л [31]. Не подтверждено, что достижение более низкого уровня ТТГ (менее 1,5 мЕд/л) ассоциировано с клинической выгодой подобной терапии [48]. Если женщина уже получает левотироксин натрия, его дозу необходимо увеличить на 30—50%.
При наличии повышенного риска развития гипотиреоза во время беременности рекомендуется только динамическое наблюдение, в частности, это относится к пациенткам с эутиреозом и носительством АТ к ткани ЩЖ или после хирургического лечения (резекции ЩЖ, гемитиреоидэктомии) или радиойодтерапии по поводу заболевания Щ.Ж. Опираясь на выводы, сделанные на основе исследований методов лечения гипотиреоза во время беременности, можно рекомендовать мониторинг уровня ТТГ у этих женщин каждые 4 недели в течение первой половины беременности, в дальнейшем достаточным считают контроль уровня ТТГ в сроке 26—32 недели беременности [31, 49]. Поскольку не доказано, что терапия левотироксином натрия позволяет снизить риск преждевременных родов и самопроизвольного патологического прерывания беременности у носителей АТ беременных без нарушений функции ЩЖ, профилактическое лечение препаратами левотироксина натрия у данной группы не проводится [31].
Женщинам, которые получали терапию левотироксином натрия до беременности, после родов следует снизить дозу препарата до исходной с контролем ТТГ через 6 нед. Если прием левотироксина натрия впервые начат во время беременности (особенно, когда доза препарата ≤50 мкг/сут), то после родов лечение следует отменить с контролем ТТГ также через 6 нед [31]. Современная клиническая практика в основном фокусируется на предотвращении негативных последствий низких концентраций гормонов ЩЖ во время беременности. Вместе с тем данные исследований последних лет показали, что как низкие, так и высокие концентрации тиреоидных гормонов оказывают негативное влияние на развитие мозга плода и его морфологическое строение, а также тесно связаны с нервно-психическими расстройствами у детей и подростков [30, 50, 51].
В 2016 г. опубликованы результаты проспективного когорного популяционного исследования, встроенного в исследование Generation R Study (Роттердам, Нидерланды), в котором изучали ассоциацию функции ЩЖ у матери с IQ ребенка (оценивали с помощью невербальных тестов интеллекта) и морфологией мозга (оценивали посредством магнитно-резонансной томографии, МРТ) [30].
Данные уровня IQ получены от 3839 детей, а МРТ головного мозга проведена у 646 детей. Концентрация свТ4 в сыворотке крови матери показала инвертированную U-образную связь с IQ и объемом серого вещества головного мозга у ребенка. В равной степени как для низких, так и для высоких концентраций свТ4 эта ассоциация соответствовала сокращению среднего уровня IQ на 1,4—3,8 балла. При этом уровень материнского ТТГ не ассоциировался со снижением уровня детского IQ или нарушениями морфологии мозга. Все ассоциации оставались сходными после исключения женщин с манифестным гипотиреозом и гипертиреозом. Установленная зависимость между уровнем свТ4 матери и объемом коры мозга ребенка позволяет предполагать, что терапия левотироксином натрия во время беременности, которая часто инициируется у женщин с субклиническим гипотиреозом, может быть сопряжена с потенциальным риском неблагоприятных результатов развития нервной системы ребенка, в случае, когда целью лечения является поддержание уровня свТ4 на верхней границе нормы.
Микронутриенты и аутоиммунный тиреоидитПредставляется целесообразным рассмотреть отдельно вопрос о назначении микронутриентов пациентам с АИТ. Йод в физиологической дозе (около 200 мкг/сут) не способен индуцировать развитие гипотиреоза и не оказывает отрицательного влияния на функцию ЩЖ при уже существующем гипотиреозе, вызванном АИТ. При наличии АТ к ЩЖ и в отсутствие снижения ее функции рекомендовано назначение препаратов йода на весь период беременности и лактации [52]. При назначении больным АИТ препаратов, содержащих йод в фармакологических дозах (более 1 мг/сут), следует помнить о возможном риске манифестации гипотиреоза (или повышении потребности в тиреоидных гормонах при субклиническом и манифестном гипотиреозе) и контролировать функцию ЩЖ. В настоящее время ведутся дискуссии о положительном влиянии селена, однако в соответствии с рекомендациями ATA 2017 г. назначение препаратов селена беременным с высокими титрами АТ-ТПО не рекомендуется [31]. Необходимы дальнейшие исследования по данной теме.
Актуальность проблемы диагностики и лечения гипотиреоза у женщин репродуктивного возраста определяется высокой частотой бесплодия, акушерских и перинатальных осложнений, поскольку важную роль играет сниженная функция щитовидной железы. У беременной женщины с гипотиреозом имеется повышенный риск развития акушерских осложнений: внутриутробной гибели плода, гипертензии, отслойки плаценты, перинатальных осложнений. Терапия тиреоидными гормонами значительно улучшает результат беременности. Гипотиреоз у беременных — это абсолютное показание к назначению заместительной терапии из расчетной дозы 2,3 мкг на 1 кг массы тела в сутки. Если женщина с компенсированным гипотиреозом планирует беременность, дозу левотироксина натрия необходимо увеличить сразу после ее наступления на 25—30%. В дальнейшем контроль адекватности терапии осуществляется по уровню тиреотропного гормона, который необходимо осуществлять каждые 6—8 нед.
Дискутабельной остается тактика ведения субклинического гипотиреоза и назначение заместительной терапии. Основываясь на мнении большинства экспертов, учитывая наличие доказанных потенциальных рисков для матери и плода, рекомендуется начинать заместительную терапию левотироксином натрия при субклиническом повышении уровня тиреотропного гормона на фоне наличия повышенного титра антител к щитовидной железе.
Согласно последним представлениям, верхние триместр-специфичные пороговые значения для тиреотропного гормона могут быть повышены и допустимо использовать уровень тиреотропного гормона — 4 мЕд/л.
Поскольку географические и этнические различия в популяции оказывают влияние на уровень тиреотропного гормона у беременных, это должно учитываться при разработке референсных интервалов наряду с уровнем потребления йода и носительством антител к ткани щитовидной железы с использованием метода высокоэффективной жидкостной хроматографии в сочетании с тандемной масс-спектрометрией.
Источник финансирования. Поисково-аналитическая работа при подготовке рукописи проведена при финансовой поддержке гранта РНФ № 17−75−30035 «Аутоиммунные эндокринопатии с полиорганными поражениями: геномные, постгеномные и метаболомные маркеры. Генетическое прогнозирование рисков, мониторинг, ранние предикторы, персонализированная коррекция и реабилитация».
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflicts of interest.
Сведения об авторах
Платонова Надежда Михайловна — https://orcid.org/0000-0001-6388-1544; eLibrary SPIN: 4053-3033
Маколина Наталья Павловна — https://orcid.org/0000-0003-3805-7574; eLibrary SPIN: 7210-9512
Рыбакова Анастасия Андреевна — e-mail: [email protected]; https://orcid.org/0000-0002-1248-9099; eLibrary SPIN: 8275-6161
Трошина Екатерина Анатольевна — https://orcid.org/0000-0002-8520-8702; eLibrary SPIN: 8821-8990
Автор, ответственный за переписку: Рыбакова Анастасия Андреевна — https://orcid.org/0000-0002-1248-9099;br />eLibrary SPIN: 8275-6161
Аутоиммунный тиреоидит щитовидной железы
Многие уверены, что причина быстрой утомляемости и синдрома хронической усталости — в «неполадках» с щитовидкой. А именно — в хроническом воспалении тканей щитовидной железы (аутоиммунном тиреоидите). Но так ли это?
Аутоиммунный тиреоидит составляет 20−30% от всех заболеваний щитовидной железы. У женщин встречается в 10−20 раз чаще, чем у мужчин. Что нужно знать об этом заболевании – признаках аутоиммунного тиреоидита и возможных последствиях?
Симптомы аутоиммунного тиреоидита
Какие признаки аутоиммунного тиреоидита? Правда ли, что на первом этапе болезнь протекает без симптомов?
На самом деле, аутоиммунный тиреоидит – не одно, а несколько заболеваний, которые объединяет воспаление в щитовидной железе. Классический вариант – хронический аутоиммунный тиреоидит, или тиреоидит Хашимото. Он может приводить к стойкому снижению функции щитовидной железы – гипотериозу. Подчеркиваю – может. Но далеко не всегда.
А сам по себе аутоиммунный тиреоидит не имеет никаких клинических признаков. Проявления могут быть лишь при нарушении функции щитовидной железы. И то не сразу. Как правило, хронический тиреоидит приводит к гипотиреозу спустя годы, зачастую – даже спустя десятилетия.
Диагностика синдрома хронической усталости
Есть мнение, что аутоиммунный тиреоидит – причина быстрой утомляемости, слабости, синдрома хронической усталости. Так ли это?
Поскольку аутоиммунный тиреоидит при сохранной функции щитовидной железы никак себя не проявляет, давайте сразу говорить о его возможном последствии – гипотериозе. Гипотиреоз действительно может сопровождаться симптомами, напоминающими астению. Могут усугубляться такие симптомы, как нарушение менструального цикла, запоры, анемия, повышение уровня холестерина. Однако подобные проявления встречаются при многих заболеваниях. В этом-то и проблема диагностики гипотиреоза, поскольку даже на продвинутых стадиях он не имеет специфических признаков.
Быстрая утомляемость, слабость и сонливость в ряде случаев могут быть связаны со снижением функции щитовидной железы. Но могут быть шлейфом других хронических заболеваний. А что касается синдрома хронической усталости, то это красивое, но не вполне определенное понятие.
Какие анализы сдать, чтобы подтвердить (или исключить) аутоиммунный тиреоидит?
Искать аутоиммунный тиреоидит, в большинстве случаев, нет особого смысла. Человек может прожить всю жизнь, имея признаки аутоиммунного тиреоидита и умереть от другого заболевания. Но гипотериоз действительно нельзя оставлять без внимания, поскольку гормоны щитовидной железы (тироксин и трийодтиронин) регулируют поступление в клетки кислорода. При дефиците гормонов щитовидной железы все без исключения клетки функционируют в режиме экономии энергии. В них словно садится батарейка. Они не могут адекватно осуществлять свои функции.
Точный и простой тест для диагностики гипотиреоза — определение уровня ТТГ (тиреотропного гормона) в крови. При снижении функции ЩЖ он повышается.
Почему развивается аутоиммунный тиреоидит? Я читала, что провоцирующих факторов много. Например, беременность, недостаток йода в пище.
Вопрос на нобелевскую премию – не меньше! Первопричины аутоиммунных заболеваний мы точно не знаем. Даже когда речь идет о самом частом аутоиммунном заболевания – аутоиммунном тиреоидите. По какой-то причине у предрасположенных лиц нарушается нормальная работа иммунной системы, и она атакует собственные клетки. В данном случае — клетки щитовидной железы. Любые аутоиммунные заболевания вообще значительно чаще встречаются у женщин, чем у мужчин. Иногда – в 10−20 раз.
Провоцирующим фактором действительно может быть беременность. А точнее – период. Дело в том, что во время беременности активность иммунной системы подавляется (это необходимо, чтобы выносить иммунологически чужеродный плод), а после родов активируется. Иногда — чрезмерно, вызывая аутоиммунные процессы.
Дефицит йода в пище не приводит к аутоиммунному тиреоидиту. И в целом, не следует ассоциировать заболевания щитовидной железы только с йодным дефицитом. Описано несколько десятков заболеваний щитовидной железы – совершенно разных по причинам, течению и прогнозам – и лишь часть из них прямо или косвенно связано с недостатком йода.
Лечение аутоиммунного тиреоидита
Правда ли, что гипотиреоз — единственное показание к лечению аутоиммунного тиреоидита, а в остальных случаях лечение не требуется?
Если речь идет о хроническом аутоиммунном тиреоидите – совершенно верно. Специфически воздействовать на аутоиммунный процесс современная медицина, увы, пока не умеет. Тем более аутоиммунный тиреоидит, как уже отмечалось, далеко не всегда оказывает неблагоприятное влияние на организм. Его единственное значимое последствие – снижение функции щитовидной железы.
А гипотиреоз довольно просто контролируется. Заместительная терапия гипотиреоза подразумевает ежедневный прием таблетированных препаратов левотироксина. Дозу подбирает и контролирует врач-эндокринолог при определении уровня ТТГ. Какие-либо ограничения компенсированные пациенты с гипотиреозом, как правило, не испытывают.
Заболевания щитовидной железы — ГБУЗ «ГП №1 г. Новороссийска» МЗ КК
- Опубликовано: 04.09.2020 13:35
Заболевания щитовидной железы в эндокринологии занимают второе место – сразу после сахарного диабета. И хотя некоторые ученые связывают это не столько с истинным ростом заболеваемости, сколько с появлением аппаратуры, обеспечивающей более точную диагностику, факт остается фактом: заболеваниям щитовидной железы подвержены миллионы людей в мире.
Щитовидная железа – эндокринная железа, вырабатывающая гормоны, участвующие в регуляции обмена веществ – тироксин, трийодтиронин, тиреокальцитонин. Работа щитовидной железы, органа внутренней секреции, замкнута в функциональную цепь других органов эндокринной системы – надпочечников, половых желез, гипофиза, а также нервной и иммунной систем.
От работы щитовидной железы в нашем организме зависит на самом деле многое – скорость обмена веществ, интеллект, состояние кожи, прочность костей, блеск глаз, наша способность иметь детей – и их здоровье, даже частота сердечных сокращений и дыхания. Отеки на щиколотках, сухая кожа на локтях и коленях, проблемы с волосами – это часто не изолированные эстетические проблемы, а симптомы заболеваний щитовидной железы.
Функции.
Основной функцией щитовидной железы является поддержание нормального метаболизма.
Ее гормоны участвуют во многих процессах в организме, начиная от сердцебиения и заканчивая работой репродуктивной системы, а также в регуляции водно-солевого баланса и образовании некоторых витаминов, например, витамина А в печени. Гормоны щитовидной железы стимулируют клетки иммунной системы (Т-клетки), с помощью которых организм борется с инфекциями. Доказанной является роль щитовидки и в нормальном развитии молочных желез у женщин.
Важно. Нарушения функции щитовидной железы приводит к нарушению работы большинства органов и систем, поэтому посещать врача следует каждый год. Но если вы обнаружили на своей шее что-то, что вас тревожит, если вам стало трудно или неудобно глотать, если вы больше нервничаете или ваше сердце бьется чаще, чем раньше – не откладывайте визит к доктору.
Заболевания. Большинство заболеваний щитовидной железы имеет общее название – зоб. К патологическим состояниям относят как изменение структуры, так и нарушение функций этого жизненно важного органа. Нарушение работы щитовидки не всегда приводит к изменению ее структуры – увеличенная железа может производить мало гормонов, а нормальная, наоборот, много.
ГИПЕРТИРЕОЗ
Зоб, возникающий на фоне повышенной функции щитовидной железы, когда в крови обнаруживается высокое содержание тиреоидных гормонов, называется диффузным токсическим зобом (базедовой болезнью, болезнью Грейвса, ГИПЕРТИРЕОЗОМ ) и сопровождается симптоматикой тиреотоксикоза. Характерными признаками являются потеря веса, расстройства ЖКТ (учащение стула, тошнота, рвота), раздражительность, бессонница, частые головные боли, головокружения. Внешними признаками базедовой болезни являются блестящие глаза навыкате, дрожащие руки и видимый зоб. Учащается пульс, повышается систолическое и снижается диастолическое давление, возможна аритмия. Часто отмечается резкая мышечная слабость.
ГИПОТИРЕОЗ
Зоб, возникающий на фоне сниженной функции щитовидной железы – ГИПОТИРЕОЗА – называется гипотиреоидным. Развивается он в результате хронического тиреоидита (как правило, аутоиммунного – тиреоидита Хасимото), а также после лечения тиреотоксикоза. Иногда причиной являются врожденные аномалии. Клиническая картина гипотиреоза – зябкость при любой погоде, замедленный пульс (менее 60 ударов в минуту), постоянные слабость и усталость, запоры. При гипотиреозе, как правило, развивается умственная заторможенность, снижение внимания и забывчивость, возможно развитие депрессии. Всем известное отставание в умственном и физическом развитии – кретинизм – это гипотиреоз с детства или внутриутробного периода жизни. У большинства женщин происходит расстройство менструальной функции, нередко возникает бесплодие. Кожа становится сухой, волосы и ногти – ломкими. Появляются отеки, особенно на лице, плечах и голенях. При надавливании на отечное место не остается ямки, кожа не собирается в складку. Этот феномен называется микседема, он обусловлен накоплением слизистого, богатого мукополисахаридами вещества в тканях. Из-за отека тканей поражаются органы чувств – появляются расстройства зрения, слуха. Голос может стать низким, появляется ночной храп. Характерный внешний вид – круглое «лунообразное» лицо, сухая бледная кожа, редкие брови, волосы.
Узловой зоб выявляют у 1% больных в возрасте около двадцати лет, и у 5% – в возрасте около 60 лет; в 10–20% обследованных узелков диагностируют рак. Узлы щитовидной железы могут быть аденомами, кистами, локализованными очагами хронического тиреоидита, коллоидными узелками или карциномой – тем самым раком. Опасность заболеть возрастает для женщин после 30 лет. Самым неспокойным с этой точки зрения возрастом можно считать климакс. Но рак щитовидки легко диагностируется, а вероятность выздоровления составляет более 95%, если болезнь выявили на ранней стадии. Узлы часто бессимптомны и являются случайной находкой при скрининговом – профилактическом – ультразвуковом обследовании. Настораживающими признаками узла считают его быстрое увеличение, неподвижность при прощупывании, неровная консистенция, размеры более 1 см, одиночность, увеличение регионарных – ближних к месту поражения – лимфоузлов. Чем моложе пациент, имеющий узел в щитовидной железе, тем больше вероятность злокачественности процесса. Определяющим фактором всегда является результат гистологического исследования ткани железы, получаемый с помощью биопсии.
ГИПОТИРЕОЗ — это достаточно частое заболевание, при котором щитовидная железа вырабатывает недостаточно тироксина. В этой ситуации в организме может развиться достаточно серьезное нарушение обмена веществ, которое, тем не менее, весьма эффективно корригируется современными средствами. Симптомы гипотиреоза очень похожи на другие заболевания и на них часто не обращают особого внимания.
ПРИЧИНЫ ЗАБОЛЕВАНИЙ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
Факторы, провоцирующие заболевания
- радиационное воздействие, общее или в области головы и шеи, может приводить к образованию злокачественных узлов в щитовидной железе через многие годы
- недостаточное поступление йода в организм из-за пониженного его содержания в пище и питьевой воде – причина развития эндемического зоба и часто – гипотиреоза
- загрязненность питьевой воды, затрудняющая всасывание йода
- дефицит в окружающей среде и продуктах питания микроэлементов, способствующий нарушению биосинтеза тиреоидных гормонов
- избыточное солнечное облучение
- неблагоприятная наследственность
- прием антидепрессантов и таких медикаментов, как антибиотики, гормоны (даже в форме мазей и кремов)\
- стресс
- воздействие инфекционно-воспалительных процессов, особенно хронических, когда резко снижаются компенсаторные возможности щитовидной железы
Риск заболеть у женщин возрастает после наступления 30 лет, но самый опасный возраст – климакс. Однако рак щитовидной железы легко поддается диагностике, а вероятность выздоровления составляет более 95%, если болезнь выявили на ранней стадии.
ЛЕЧЕНИЕ
При гипотиреозе назначается заместительная терапия – человек принимает синтетические гормоны щитовидной железы, аналогичные тем, что вырабатываются в организме. Часто их приходится пить всю жизнь – несмотря на достижения медицины, не все болезни вылечиваются. Однако в настоящее время существуют препараты, при ежедневном приеме которых не возникает никаких проблем.
Больных с гипертиреозом (тиреотоксикозом) лечат иначе. Вначале снимают сам тиреотоксикоз, добиваются эутиреоза, то есть состояния, когда щитовидная железа на фоне препарата перестает продуцировать избыточное количество гормонов, а где-то через полтора года лекарства отменяют. Согласно статистике, ремиссия развивается у каждого пятого.
Если нет, щитовидную железу либо удаляют хирургическим путем, и человек пожизненно принимает препараты тироксина, либо назначают лечение радиоактивным йодом, а потом проводят заместительную гормонотерапию. Делается это так: человек выпивает жидкость без цвета и запаха. Радиоактивный йод поглощается щитовидной железой, происходит радиационное воспаление, которое приводит к ее рубцеванию. По сути, то же удаление щитовидной железы, только без участия хирурга, без разрезов и крови.
ПИТАНИЕ
Для профилактики заболеваний щитовидки в рацион включают:
при гипертиреозе – капусту (брокколи, брюссельскую, белокочанную, цветную), шпинат, репу, соевые бобы, персики, груши;
при гипотиреозе – морепродукты (морскую капусту, крабы, рыбу, особенно треску), фейхоа, хурму, киви, финики, чернослив, клюкву, морковь, томаты, чеснок, бобы и грибы.
ГБУЗ «Центр общественного здоровья и медицинской профилактики» министерства здравоохранения Краснодарского края.
Симптомы, причины, диагностика и лечение болезни Грейвса
Неудивительно, что от урагана щитовидной железы до выпученных глаз поначалу диагноз болезни Грейвса может показаться немного пугающим. Несмотря на жутко звучащее название, Graves ‘на самом деле очень поддается лечению и контролю, особенно когда его поймают на ранней стадии. Мы здесь, чтобы дать вам четкие ответы на все важные вопросы.
В этой статье:
Определение | Причины | Симптомы | Диагностика | Лечение | Осложнения | Быстрые факты | Часто задаваемые вопросы | Поддержка
Избранные голоса: Trevor Angell MD, Lindsay Bischoff MD и Caroline Messer MD
Что такое болезнь Грейвса?Грейвса — это группа симптомов, вызванных щитовидной железой в форме бабочки в нижней части шеи, и им страдают 3 процента людей в США.Ваша щитовидная железа вырабатывает гормоны, которые помогают вашему организму регулировать широкий спектр жизненно важных функций, в том числе:
- Рост и развитие
- Температура тела
- Пульс
- Масса
- Плодородие
- Психическое здоровье
- Сон
Если у вас диагностирована болезнь Грейвса, это означает, что ваша щитовидная железа вырабатывает больше гормонов щитовидной железы, чем требуется вашему организму, и чаще всего это приводит к состоянию, называемому гипертиреозом, которое вызывает ускорение метаболизма.Обычно возникает в зрелом возрасте, но может возникнуть в любом возрасте. «Многие люди пугаются, когда впервые слышат это имя», — говорит Кэролайн Мессер, доктор медицины, эндокринолог из больницы Ленокс Хилл в Нью-Йорке. Но не волнуйтесь, это не относится к шести футам ниже. На самом деле это могила Грейвса, а не могила, по фамилии доктора, который ее обнаружил.
Инфографика Лорен Хантер
Что вызывает болезнь Грейвса?
При болезни Грейвса ваша иммунная система вырабатывает антитела, которые заставляют вашу щитовидную железу расти и вырабатывать избыток гормона щитовидной железы.Эти антитела называются тиреотропными иммуноглобулинами (TSI). TSI связываются с рецепторами клеток щитовидной железы, которые обычно являются «стыковочными станциями» для тиреотропного гормона (TSH). Затем вторжение TSI заставляет вашу щитовидную железу расти и выделять слишком много гормонов щитовидной железы, что приводит к гипертиреозу.
Повлияет ли болезнь Грейвса на мою иммунную систему?Болезнь Грейвса — это аутоиммунная проблема, поскольку при ней иммунная система атакует здоровые ткани.Как и многие другие аутоиммунные заболевания, болезнь Грейвса также в 7-8 раз чаще встречается у женщин, чем у мужчин, по неизвестным причинам.
Тип наследования Грейвса все еще исследуется, поскольку, по всей видимости, в нем задействованы многие генетические факторы и факторы окружающей среды. Исследователи не до конца понимают, что вызывает аутоиммунитет, хотя, похоже, существует генетическая связь, поскольку случаи болезни Грейвса, как правило, передаются по наследству. Итак, если у вас есть близкий родственник с болезнью Грейвса или у кого есть другое аутоиммунное заболевание, это, вероятно, увеличит ваш собственный риск развития болезни Грейвса, хотя насколько это еще неясно.
Каковы признаки и симптомы болезни Грейвса?Ранние признаки болезни Грейвса варьируются от человека к человеку, и их часто путают с другими состояниями, что может задержать диагностику. «Перед постановкой диагноза пациенты часто замечают, что они не переносят жару, непреднамеренно теряют вес и у них учащается сердцебиение», — говорит Тревор Энджелл, доктор медицины, доцент медицины и заместитель директора Центра щитовидной железы в Медицинской школе Кека. Университет Южной Калифорнии.Общие ранние симптомы включают:
- Похудание, несмотря на повышенный аппетит. (К сожалению, некоторые врачи могут ошибочно заподозрить расстройство пищевого поведения, даже если вы скажете им, что потеря веса является непреднамеренной.)
- Беспокойство, раздражительность и перепады настроения
- Беспокойство
- Тремор (непроизвольные быстрые движения, например подергивание)
- Нарушение сна и нарушение сна (бессонница)
- Непереносимость жары и потливость
- Боль в груди, учащенное сердцебиение и учащенное или нерегулярное сердцебиение
- Одышка и затрудненное дыхание
- Частота стула (с диареей или без)
- Нерегулярные или остановленные периоды
- Слабость мышц
- Проблемы с контролем диабета
- Усталость
- Пониженное либидо или эректильная дисфункция
- Дефицит витамина b12
Если вы подозреваете, что у вас болезнь Грейвса, незамедлительное лечение имеет решающее значение.«Хотя поначалу проблема Грейвса может не показаться серьезной, она часто может стать проблемой позже, и в любом случае она определенно требует немедленной медицинской помощи», — говорит Линдси Бишофф, доктор медицины, медицинский директор Центра щитовидной железы Вандербильта и доцент кафедры диабета. Эндокринология и метаболизм в Медицинском центре Университета Вандербильта. Если болезнь Грейвса не лечить, по мере ее прогрессирования часто возникают следующие осложнения:
- Зоб: Зоб — это увеличенная щитовидная железа, которая стала достаточно большой, чтобы появиться на шее в виде видимой выпуклости.Зоб, вызываемый конкретно болезнью Грейвса, известен как диффузный тиреотоксический зоб . По мере того, как ваша щитовидная железа становится больше без лечения, ваша шея будет выглядеть все более и более опухшей. Иногда зоб становится настолько большим, что затрудняет глотание, вызывает кашель и нарушает сон.
- Заболевание щитовидной железы глаз (TED). Проблемы со зрением, связанные с болезнью Грейвса, называются офтальмопатией Грейвса или заболеванием щитовидной железы глаз (TED). Эта группа симптомов встречается у 30 процентов людей с болезнью Грейвса и может варьироваться от легкой до очень серьезной.Менее серьезные, но все же неприятные проявления TED включают красные глаза, слезы, ощущение песка или пыли в глазах и чувствительность к свету.
В более запущенных случаях TED один или оба ваших глаза могут выпучиваться или выступать из глазниц (также называемых орбитами). Болезнь Грейвса вызывает воспалительную реакцию в мышцах глаза, в результате чего мышцы и ткани опухают. Из-за ваших орбит — костных частей лица, которые помогают удерживать глаза на месте — ваши опухшие мышцы и ткани глаза вытесняются наружу.Если происходит сильный отек, воспаленной ткани глаза некуда деваться, что затем вызывает выпученные глаза и ограниченное движение глаз, поскольку оно выталкивается из глазниц, которые больше не могут содержать его. Медицинский термин для этого — экзофтальм , и он может заставить вас выглядеть так, как будто вы смотрите.
- Утолщение кожи. У некоторых людей с болезнью Грейвса появляется толстая кожа или кожные образования пятнистого розового цвета на передней части голеней и ступней.Это также называется претибиальной микседемой .
После того, как вы расскажете врачу о симптомах, которые у вас возникли, вы можете рассчитывать на полное медицинское обследование и вас спросят о вашем медицинском и семейном анамнезе. Перед визитом вы можете поговорить с членами семьи, чтобы узнать, есть ли в вашей семье болезнь Грейвса или другие аутоиммунные заболевания. Во время вашего визита к врачу ваш врач может назначить любой из следующих тестов:
- Анализы крови. Эти тесты могут помочь вашему врачу оценить уровень вашего тиреотропного гормона (ТТГ) — гормона гипофиза, который обычно стимулирует вашу щитовидную железу, — и уровень гормонов щитовидной железы. Если это показатель Грейвса, как правило, уровень ТТГ ниже нормы, а уровень гормонов щитовидной железы выше. Другой анализ крови может определить уровни антител, вызывающих заболевание, называемых антителами к рецепторам тиреотропина (TRAb).
- Поглощение радиоактивного йода. Ваше тело использует йод для производства гормонов щитовидной железы.Для этого теста вам дадут небольшое количество радиоактивного йода, чтобы ваш врач мог измерить скорость, с которой ваша щитовидная железа поглощает его. Это поможет вашему врачу выяснить, является ли болезнь Грейвса причиной вашей высокой активности щитовидной железы или это что-то еще.
- Ультразвук. Ваш врач может назначить ультразвуковое исследование, использование высокочастотных звуковых волн для получения изображений вашей щитовидной железы. Это покажет, есть ли у вас увеличенная щитовидная железа, что может быть связано с болезнью Грейвса.
Цель любого лечения Грейвса — остановить гиперпродукцию щитовидной железы и ее воздействие на организм. По словам доктора Энджелла, исследования показали, что определенные виды лечения несут разные риски для разных людей. Поэтому важно обсудить со своим врачом плюсы и минусы каждого подхода, чтобы найти лечение, которое лучше всего подходит для вас. Варианты включают:
- Радиоактивная йодная терапия. Это обычно вводится в виде одной маленькой таблетки. Когда вы его проглатываете, радиоактивный йод попадает в кровоток и поглощается гиперактивными клетками щитовидной железы. В результате ваша щитовидная железа должна сузиться, а уровень гормонов щитовидной железы вернуться к норме. Если нет, то можно сделать второй раз.
«Существует широко распространенное заблуждение об уровне риска, связанном с RAI», — говорит д-р Бишофф, имея в виду дебаты о том, является ли он канцерогенным, и противоречивые исследования, поддерживающие любую из сторон.В настоящее время официальная позиция Американской тироидной ассоциации (ATA) такова: «Не было явного увеличения заболеваемости раком у пациентов с гипертиреозом, получавших лечение радиоактивным йодом». Д-р Энджелл говорит, что эти опасения и исследования являются тем, что он хотел бы Подробно обсудите с пациенткой, которая рассматривает возможность лечения RAI. RAI также не рекомендуется, если вы беременны.
- Антитроидные препараты. Эти препараты известны как антитиреоидные агенты, включая метимазол (тапазол) или, что гораздо реже, пропилтиоурацил (ПТУ).Они работают, блокируя способность вашей щитовидной железы вырабатывать новый гормон щитовидной железы. Метимазол часто предпочитают из-за менее серьезных побочных эффектов.
По данным ATA, лечение антитиреоидными препаратами в течение 12-18 месяцев приводит к длительной ремиссии у 20-30% пациентов с болезнью Грейвса. В некоторых случаях препараты также используются перед лечением радиоактивным йодом или хирургическим вмешательством.
PTU может привести к серьезным проблемам с печенью, и это еще одна причина, по которой его не используют так часто.Другие распространенные побочные эффекты антитероидных препаратов включают сыпь, крапивницу, лихорадку и боль в суставах. Менее распространенным потенциальным побочным эффектом является уменьшение количества лейкоцитов, что может повысить предрасположенность к инфекции. Если во время приема тиреоидных препаратов у вас поднялась температура или заболело горло, немедленно обратитесь к врачу, так как вам нужно будет сделать анализ лейкоцитов.
- Хирургия. Тиреоидэктомия — это удаление всей или большей части щитовидной железы. Среди возможных осложнений — повреждение ближайших паращитовидных желез, контролирующих уровень кальция, и повреждение нервов, контролирующих голосовые связки.Выбор хирурга, специализирующегося на тиреоидэктомии, снижает вероятность этих осложнений. После операции вам нужно будет принять таблетки гормона щитовидной железы, чтобы восстановить функцию щитовидной железы.
- Бета-адреноблокаторы. Помимо любого из вышеупомянутых методов лечения, ваш врач может также назначить лекарства, известные как бета-блокаторы, которые не влияют на уровень гормонов щитовидной железы, но помогут снизить частоту сердечных сокращений и уменьшить другие симптомы, такие как нервозность и тремор.
Если у вас есть Graves ‘, вы рискуете присоединиться к TED. Примерно половина людей с синдромом Грейвса будет иметь какое-то поражение глаз. «Многие из них имеют легкие симптомы, в то время как около 10% имеют серьезные проблемы», — говорит доктор Энджелл.
В более легких случаях заболевание щитовидной железы глаз можно лечить, используя безрецептурные искусственные слезы днем и смазывающий гель на ночь. Однако, если ваши симптомы более серьезны, ваш врач может порекомендовать другие методы лечения.
- Тепецца (Тепротумумаб). Это новое лекарство, которое является первым рецептом, специально предназначенным для TED, было одобрено FDA в январе 2020 года. Его вводят через капельницу в руку каждые три недели, всего восемь раз.
- Кортикостероиды. Эти лекарства, такие как преднизон, могут уменьшить отек, но побочные эффекты включают увеличение веса, повышение уровня сахара в крови и перепады настроения.
- Призмы. Если у вас двоится в глазах в результате TED или побочного эффекта операции на щитовидной железе, добавление призм к вашим очкам может помочь исправить это.
- Хирургия орбитальной декомпрессии. Эта операция включает удаление кости между глазницей, также известной как глазница, и носовыми пазухами, чтобы дать глазам возможность вернуться в исходное положение. Обычно его применяют в случаях, когда давление на зрительный нерв угрожает вашему зрению.
Экстремальное состояние, связанное с Грейвсом, называется тиреоидный шторм .«Это редко, но случается, и если его не лечить, это может привести к летальному исходу», — говорит доктор Бишофф. Во время тиреоидного шторма температура вашего тела, частота сердечных сокращений и артериальное давление поднимаются до опасного уровня. Тиреоидный шторм обычно возникает, когда гиперактивная щитовидная железа не лечится. В редких случаях это может быть вызвано радиоактивным йодом — даже через неделю или более после лечения.
Симптомы тиреоидного шторма включают чрезмерные:
- Перемешивание
- Путаница
- Высокая температура тела
- Сердце бьется
- Беспокойство и потливость
Если у вас сверхактивная щитовидная железа и вы испытываете эти симптомы, немедленно отправляйтесь в отделение неотложной помощи.Полезно, если ваши друзья и семья также знают о них, чтобы они могли помочь вам получить медицинскую помощь, если вы в ней нуждаетесь и чувствуете себя недостаточно хорошо, чтобы сделать это самостоятельно.
Что я могу сделать, чтобы почувствовать себя лучше прямо сейчас?- При проблемах с глазами, связанных с TED, вы можете прикладывать к глазам холодные компрессы для борьбы с отеками и воспалениями, носить солнцезащитные очки, чтобы уменьшить светочувствительность, использовать смазывающие капли для глаз или гель для увеличения влажности и приподнимать изголовье кровати, чтобы снизить давление в глазах. от скопления жидкости.
- Безрецептурные кремы или мази с гидрокортизоном могут помочь успокоить отек или покраснение кожи.
Фонд болезни Грейвса и щитовидной железы предоставляет ресурсы, рекомендации и актуальную информацию о последних достижениях в области лечения вашего заболевания, чтобы вы могли сразу приступить к делу. GDTF также предлагает защитников интересов пациентов, а также дополнительную поддержку на своих страницах в социальных сетях.
FAQ: Часто задаваемые вопросыПриятно удивила недавняя потеря веса.Могу ли я пропустить или отложить лечение, чтобы сохранить свой целевой вес?
Женщины, в частности, часто хотят знать, могут ли они избежать или отложить лечение болезни Грейвса, особенно если они довольны потерей веса, которая является основным симптомом этого состояния. Доктор Мессер подчеркивает, что не лечить гипертиреоз сразу же опасно, потому что осложнения могут быстро стать более серьезными и даже опасными для жизни, если они будут прогрессировать.
Меня беспокоят побочные эффекты существующих методов лечения.Обострится ли болезнь Грейвса, если я ее не лечу, или я могу подождать и посмотреть?
При отсутствии лечения болезнь Грейвса может вызвать остеопороз, бесплодие, раннюю менопаузу и даже сердечный приступ и инсульт. Вот почему так важно пройти обследование и обратиться за лечением, как только вы заметите первые признаки, даже если пока вы испытываете лишь легкие симптомы.
До того, как мне поставили диагноз «болезнь Грейвса», я впервые принимал психиатрические препараты, потому что я чувствовал себя не похожим на себя.Действительно ли моя раздражительность, беспокойство и плохое настроение исчезнут после лечения моей сверхактивной щитовидной железы?
Да. Хорошая новость заключается в том, что как только вы возьмете под контроль свою щитовидную железу, эмоциональные расстройства, вызванные вашим гормональным дисбалансом, также должны исчезнуть, и вам могут больше не понадобиться те же психиатрические лекарства. Тем не менее, прекращение приема любого лекарства для психического здоровья всегда следует проводить под наблюдением врача, поэтому не пытайтесь лечить индейку в одиночестве.
Есть ли связь между курением сигарет и болезнью Грейвса?
Да.Курение сигарет может повлиять на вашу иммунную систему, что увеличивает риск болезни Грейвса.
Основные сведения о болезни Грейвса 1. Болезнь Грейвса — причина №1 гипертиреоза.
2. Грейвс в 7-8 раз чаще поражает женщин, чем мужчин.
3. Максимальный возраст постановки диагноза — от 40 до 60 лет.
4. Болезнь Грейвса поражает 3% населения.
Пожилые пациенты и заболевание щитовидной железы
ОПРЕДЕЛЕНИЕ: ЧТО ОБЩЕЕ У СЛЕДУЮЩИХ ПАЦИЕНТОВ СТАРШЕ 60 ЛЕТ?
- Женщина 72 лет с «трепетанием сердца» и неопределенным дискомфортом в груди при подъеме по лестнице
- 80-летний мужчина с сильным запором, часто засыпающий
- Женщина 65 лет, потерявшая силу в ногах, из-за чего ей трудно подниматься по лестнице; недавно она похудела на 15 фунтов, несмотря на очень хороший аппетит
- Женщина 75 лет, у которой появились затруднения при глотании и сухой кашель, сопровождающийся охриплостью, увеличением веса и сухой зудящей кожей
- Мужчина 78 лет с потерей слуха
- 84-летняя женщина, у которой тремор рук заставил ее отказаться от любимых занятий.Она настолько подавлена, что не ест, и за последние 4 месяца она похудела на 12 фунтов.
У всех этих пациентов нарушение функции щитовидной железы. Пациенты 1, 3 и 6 страдают гипертиреозом, то есть чрезмерной выработкой тироидных гормонов их щитовидной железой. Пациенты 2, 4 и 5 страдают гипотиреозом или сниженной выработкой гормона щитовидной железы. Хотя некоторые симптомы гипертиреоза и гипотиреоза схожи с симптомами у более молодых пациентов, нередко как гипертиреоз, так и гипотиреоз проявляются незаметно у пожилых пациентов, часто маскируясь под заболевания кишечника или сердца или расстройства желудочно-кишечного тракта. нервная система.Важным признаком наличия заболевания щитовидной железы у пожилого пациента является наличие в анамнезе заболевания щитовидной железы у другого близкого члена семьи, например брата, сестры или ребенка пациента.
ГИПЕРТИРОИДИЗМ У ПОЖИЛЫХ ПАЦИЕНТОВ
Как и у всех пациентов с гипертиреозом, если слишком много гормона щитовидной железы, каждая функция организма имеет тенденцию ускоряться (см. Брошюру Гипертиреоз ). Однако, в то время как у более молодого пациента часто наблюдается несколько симптомов, связанных с гиперактивностью щитовидной железы, у пожилого пациента может быть только один или два симптома.Например, пациентка № 1, описанная выше, испытывала только ощущение трепетания сердца и некоторый дискомфорт в груди при подъеме по лестнице. У других пациентов также может быть несколько симптомов, например у пациента № 6, основными симптомами которого являются депрессия и тремор. Такой пациент может отказаться от общения с друзьями и семьей.
ЛЕЧЕНИЕ ПОЖИЛЫХ ПАЦИЕНТОВ ГИПЕРТИРОИДИЗМОМ
Как и в случае с более молодыми пациентами, лечение гипертиреоза у пожилых пациентов включает антитиреоидные препараты и радиоактивный йод (см. Брошюру Гипертиреоз ).Хирургическое вмешательство рекомендуется редко из-за повышенного операционного риска у пожилого пациента. Хотя болезнь Грейвса по-прежнему является частой причиной гипертиреоза, токсический узловой зоб чаще встречается у пожилых пациентов. Во время терапии необходимо тщательно контролировать влияние изменения функции щитовидной железы на другие системы организма из-за повышенной вероятности сосуществования заболеваний сердца, центральной нервной системы и щитовидной железы у пожилых пациентов. Чаще всего функция щитовидной железы контролируется антитиреоидными препаратами (пропилтиоурацилом или метимазолом (Tapazole®)) перед окончательным лечением радиоактивным йодом.
На начальном этапе лечения врачи будут внимательно наблюдать за сердечной функцией из-за влияния изменения уровня гормонов щитовидной железы на сердце. Симптомы гипертиреоза можно контролировать с помощью дополнительных лекарств, таких как бета-адреноблокаторы (пропранолол [Индерал®], метопролол [Лопрессор®]), которые часто назначают для замедления учащенного сердцебиения, хотя их следует назначать с осторожностью. у пациента с сопутствующей застойной сердечной недостаточностью, и дозу следует уменьшить, как только функция щитовидной железы станет контролируемой в пределах нормы.Симптомы и признаки стенокардии и сердечной недостаточности необходимо лечить одновременно с лечением, чтобы контролировать функцию щитовидной железы.
Как только функция щитовидной железы поддерживается в пределах нормы с помощью пероральных препаратов, врач и пациент могут вместе принять решение о окончательном лечении радиоактивным йодом. Существуют некоторые разногласия по поводу нормального уровня ТТГ для пожилых пациентов. В целом, у пожилых пациентов, получавших радиоактивный йод, предпринимаются попытки восстановить нормальную или пониженную функцию щитовидной железы.Лечение недостаточной активности щитовидной железы (гипотиреоз) обычно более прямолинейно, чем проблема рецидивирующего гипертиреоза у пожилых пациентов из-за воздействия гипертиреоза на сердце, как указано выше. Частой клинической проблемой является лечение пациентов с нормальным Т4 и Т3 с подавленным ТТГ. Изолированный низкий уровень ТТГ особенно часто встречается у пожилых пациентов. Большинство клиницистов будут следить за этими пациентами без лечения, если они не имеют симптомов.
ГИПОТИРОИДИЗМ У ПОЖИЛЫХ ПАЦИЕНТОВ
Гипотиреоз очень часто встречается у пациентов старше 60 лет и неуклонно увеличивается с возрастом (см. Брошюру Гипотиреоз ).До 1 из 4 пациентов в домах престарелых может иметь недиагностированный гипотиреоз. В отличие от симптомов гипертиреоза, симптомы гипотиреоза очень неспецифичны у всех пациентов, особенно у пожилых пациентов. Как и в случае гипертиреоза, у пожилых пациентов частота множественных симптомов снижается. Например, потеря памяти или снижение когнитивных функций, которые часто связывают с возрастом, могут быть единственными присутствующими симптомами гипотиреоза. Симптомы и признаки гипотиреоза могут включать увеличение веса, сонливость, сухость кожи и запор, но отсутствие этих симптомов не исключает диагноза.Чтобы поставить этот диагноз пожилому пациенту, врачу часто требуется высокий индекс подозрительности. Признаки гипотиреоза включают в себя положительный семейный анамнез заболевания щитовидной железы, прошлое лечение гипертиреоза или обширную хирургическую операцию и / или лучевую терапию шеи в анамнезе.
Решение лечить пациента с новым диагнозом гипотиреоз будет основываться на нескольких факторах, включая наличие у пациента симптомов гипотиреоза или просто повышенный уровень тиреотропного гормона (ТТГ).В случае последнего открытия многие врачи повторяют тест через 3-4 месяца и решают начать заместительную терапию гормоном щитовидной железы, когда уровень ТТГ остается выше нормального диапазона. Присутствие или отсутствие, а также тяжесть симптомов, связанных с щитовидной железой, и сопутствующих заболеваний, таких как ишемическая болезнь сердца или сердечная недостаточность, будут определять дозу заместительной гормона щитовидной железы.
ЛЕЧЕНИЕ ПОЖИЛЫХ БОЛЬНЫХ ГИПОТИРОИДИЗМОМ
Как и в случае с более молодым пациентом, чистый синтетический тироксин (L-T4), принимаемый один раз в день внутрь, полностью заменяет функцию щитовидной железы и успешно лечит симптомы гипотиреоза у большинства пациентов (см. Брошюру Лечение гормонов щитовидной железы ).В частности, при лечении пожилого пациента с гипотиреозом необходимо учитывать, что полная замена гормона щитовидной железы не должна происходить быстро, и на самом деле может вызвать нагрузку на сердце и центральную нервную систему, если ее провести слишком быстро. Скорее, гормональное лечение обычно начинается медленно с частичной суточной дозы, чтобы позволить сердцу и центральной нервной системе приспособиться к возрастающим уровням гормона щитовидной железы. Пациент и члены семьи должны знать о возможном учащении стенокардии, одышке, путанице и изменении привычек сна и уведомить лечащего врача, если это произойдет.
Таким образом, лечение может начинаться с L-T4 в дозе от 25 до 50 микрограммов в день, и доза увеличивается поэтапно каждые 4-6 недель, пока лабораторные тесты не покажут постепенное возвращение гормона щитовидной железы и тиреотропного гормона (ТТГ) в крови. уровни до нормального диапазона. Пожилым пациентам без признаков сердечного заболевания, инсульта или деменции можно начинать прием более высоких доз (например, половины ожидаемой полной замещающей дозы) и быстрее перейти к полному замещению гормонов. У пациентов, у которых наблюдается учащение стенокардии, симптомы застойной сердечной недостаточности или психические изменения, такие как спутанность сознания, необходимо уменьшить дозу L-T4, а затем постепенно увеличивать ее в течение нескольких месяцев.
РЕЗЮМЕ
Заболевания щитовидной железы не имеют возрастных ограничений; действительно, гипотиреоз явно чаще встречается у пожилых людей, чем у молодых людей. Несмотря на увеличивающуюся частоту проблем с щитовидной железой у пожилых людей, врачам необходим высокий индекс подозрительности для постановки диагноза, поскольку заболевания щитовидной железы часто проявляются как нарушение другой системы организма. Пожилые пациенты с заболеваниями щитовидной железы требуют особого внимания к постепенному и тщательному лечению и, как всегда, требуют наблюдения в течение всей жизни.
Факторы риска рака щитовидной железы
Фактор риска — это все, что увеличивает шанс человека заболеть таким заболеванием, как рак. Различные виды рака имеют разные факторы риска. Некоторые факторы риска, например, курение, можно изменить. Другие, такие как возраст человека или семейная история, изменить нельзя.
Но факторы риска не говорят нам всего. Наличие фактора риска или даже нескольких факторов риска не означает, что вы заболеете. И многие люди, которые заболевают этим заболеванием, могут иметь мало известных факторов риска или вовсе не иметь их.Даже если у человека с раком щитовидной железы есть фактор риска, очень трудно понять, насколько этот фактор риска мог способствовать развитию рака.
Ученые обнаружили несколько факторов риска, повышающих вероятность развития рака щитовидной железы.
Факторы риска, которые нельзя изменить
Пол и возраст
По неясным причинам рак щитовидной железы (как и почти все заболевания щитовидной железы) у женщин встречается примерно в 3 раза чаще, чем у мужчин.
Рак щитовидной железы может возникнуть в любом возрасте, но пики риска для женщин (которым на момент постановки диагноза чаще всего находится в возрасте от 40 до 50), чем для мужчин (которым обычно от 60 до 70 лет).
Наследственные условия
Несколько наследственных заболеваний, как и семейный анамнез, были связаны с различными типами рака щитовидной железы. Тем не менее, большинство людей, у которых развивается рак щитовидной железы, не имеют наследственного заболевания или семейной истории болезни.
Медуллярный рак щитовидной железы: Около 2 из 10 медуллярных карцином щитовидной железы (MTC) возникают в результате наследования аномального гена. Эти случаи известны как семейная медуллярная карцинома щитовидной железы (FMTC).FMTC может возникать самостоятельно или вместе с другими опухолями.
Комбинация FMTC и опухолей других желез внутренней секреции называется множественной эндокринной неоплазией тип 2 (MEN 2). Существует 2 подтипа, MEN 2a и MEN 2b, оба из которых вызваны мутациями (дефектами) в гене, называемом RET .
- В MEN 2a MTC возникает вместе с феохромоцитомами (опухолями, вырабатывающими адреналин) и опухолями паращитовидных желез.
- В MEN 2b, MTC связан с феохромоцитомами и доброкачественными разрастаниями нервной ткани на языке и в других местах, называемых невромами .Этот подтип встречается гораздо реже, чем MEN 2a.
При этих унаследованных формах ЦПМ рак часто развивается в детстве или в раннем взрослом возрасте и может распространяться рано. MTC наиболее агрессивен при синдроме MEN 2b. Если MEN 2a, MEN 2b или изолированный FMTC есть в вашей семье, вы можете подвергаться очень высокому риску развития MTC. Спросите своего врача о регулярных анализах крови или ультразвуковых исследованиях для выявления проблем и возможности генетического тестирования.
Другие виды рака щитовидной железы: Люди с определенными наследственными заболеваниями имеют более высокий риск более распространенных форм рака щитовидной железы.Более высокие показатели рака щитовидной железы встречаются у людей с необычными генетическими заболеваниями, такими как:
Семейный аденоматозный полипоз (FAP): У людей с этим синдромом развивается множество полипов толстой кишки, и у них очень высокий риск рака толстой кишки. У них также повышен риск некоторых других видов рака, включая папиллярный рак щитовидной железы. Синдром Гарднера — это подтип FAP, при котором пациенты также получают определенные доброкачественные опухоли. И синдром Гарднера, и FAP вызваны дефектами гена APC .
Болезнь Каудена: Люди с этим синдромом имеют повышенный риск заболеваний щитовидной железы и некоторых доброкачественных новообразований (включая такие, которые называются гамартомами). У них также есть повышенный риск рака щитовидной железы, матки, груди и некоторых других. Рак щитовидной железы, как правило, бывает папиллярного или фолликулярного типа. Этот синдром чаще всего вызывается дефектами гена PTEN . Он также известен как синдром множественной гамартомы и опухолевый синдром PTEN-гамартомы
.Комплекс Карни, тип I: У людей с этим синдромом может развиться ряд доброкачественных опухолей и гормональных проблем.У них также повышен риск папиллярного и фолликулярного рака щитовидной железы. Этот синдром вызван дефектами гена PRKAR1A .
Семейная немедуллярная карцинома щитовидной железы : Рак щитовидной железы чаще встречается в некоторых семьях и часто встречается в более раннем возрасте. Папиллярный тип рака щитовидной железы чаще всего протекает в семье. Предполагается, что гены на хромосоме 19 и хромосоме 1 вызывают этот семейный рак.
Если вы подозреваете, что у вас семейное заболевание, поговорите со своим врачом, который может порекомендовать генетическое консультирование, если ваша история болезни того требует.
Семейная история
Наличие родственника первой степени родства (родителя, брата, сестры или ребенка) с раком щитовидной железы, даже без известного наследственного синдрома в семье, увеличивает риск рака щитовидной железы. Генетическая основа этих видов рака не совсем ясна.
Факторы риска, которые можно изменить
Радиация
Радиационное облучение — доказанный фактор риска рака щитовидной железы. Источники такого излучения включают определенные виды лечения и радиационные выпадения в результате аварий на электростанциях или ядерного оружия.
Прохождение лучевой терапии головы или шеи в детстве является фактором риска рака щитовидной железы. Риск зависит от дозы облучения и возраста ребенка. Как правило, риск увеличивается с увеличением дозы и с возрастом начала лечения.
До 1960-х годов детей иногда лечили низкими дозами радиации от вещей, которые мы не использовали бы сейчас, например от прыщей, грибковых инфекций кожи головы (стригущий лишай) или увеличенных миндалин или аденоидов. Спустя годы было обнаружено, что люди, прошедшие такое лечение, имеют более высокий риск рака щитовидной железы.Лучевая терапия в детстве некоторых видов рака, таких как лимфома, опухоль Вильмса и нейробластома, также увеличивает риск. Рак щитовидной железы, развивающийся после лучевой терапии, не более серьезен, чем другие виды рака щитовидной железы.
Визуальные тесты, такие как рентген и компьютерная томография, также подвергают детей воздействию радиации, но в гораздо более низких дозах, поэтому неясно, насколько эти тесты могут повысить риск рака щитовидной железы (или других видов рака). Если есть повышенный риск, он, скорее всего, будет небольшим, но в целях безопасности детям не следует проходить эти тесты, если они не являются абсолютно необходимыми.Когда они необходимы, их следует делать с использованием самой низкой дозы радиации, которая все еще обеспечивает четкую картину.
Несколько исследований указали на повышенный риск рака щитовидной железы у детей из-за радиоактивных осадков от ядерного оружия или аварий на электростанциях. Например, рак щитовидной железы был во много раз чаще, чем обычно, у детей, живших недалеко от Чернобыля, места аварии на атомной электростанции 1986 года, в результате которой миллионы людей подверглись радиоактивному воздействию. Взрослые, участвовавшие в уборке после аварии, и те, кто жил рядом с заводом, также болели раком щитовидной железы.Дети, в рационе которых было больше йода, оказались менее подвержены риску.
Некоторые радиоактивные осадки произошли в некоторых регионах Соединенных Штатов после испытаний ядерного оружия в западных штатах в 1950-х годах. Это воздействие было намного, намного ниже, чем в районе Чернобыля. Более высокий риск рака щитовидной железы при таких низких уровнях воздействия не доказан. Если вас беспокоит возможное воздействие радиоактивных осадков, обсудите это со своим врачом.
Воздействие радиации во взрослом возрасте сопряжено с гораздо меньшим риском рака щитовидной железы.
Избыточный вес или ожирение
По данным Международного агентства по изучению рака (IARC), люди с избыточным весом или ожирением имеют более высокий риск развития рака щитовидной железы, чем те, у кого нет. Риск возрастает по мере увеличения индекса массы тела (ИМТ).
Йод в рационе
Фолликулярный рак щитовидной железы чаще встречается в тех регионах мира, где в рационе людей мало йода. С другой стороны, диета с высоким содержанием йода может увеличить риск папиллярного рака щитовидной железы.В Соединенных Штатах большинство людей получают достаточное количество йода в своем рационе, потому что его добавляют в поваренную соль и другие продукты.
Гипотиреоз против гипертиреоза: чем они отличаются?
Болезнь щитовидной железы поражает примерно 20 миллионов человек в США. Однако эксперты считают, что большинство людей с заболеванием щитовидной железы не знают, что у них оно есть. Это может повлиять на каждую систему вашего тела, поэтому диагностика очень важна. Давайте посмотрим на два распространенных типа заболеваний щитовидной железы: гипертиреоз и гипотиреоз.
РекламаРекламаЧто такое щитовидная железа?
Щитовидная железа — это железа в передней части шеи. Это часть эндокринной системы, которая контролирует гормоны в вашем организме. Гормоны щитовидной железы помогают метаболизировать жиры, белки и углеводы и помогают поддерживать кровяное давление, температуру тела и частоту сердечных сокращений.
Заболевание щитовидной железы — довольно распространенное явление, передаваемое в семьях. Обычно это случается чаще у женщин, но мы не знаем почему. Выделяют два основных типа: гипотиреоз и гипертиреоз.
В чем разница между гипертиреозом и гипотиреозом?
Гипертиреоз относится к сверхактивной щитовидной железе (когда она вырабатывает слишком много гормона щитовидной железы), а гипотиреоз относится к недостаточной активности щитовидной железы (когда она вырабатывает недостаточно). Эти два состояния часто имеют разные признаки и симптомы. Но иногда симптомы могут совпадать. Например, увеличение щитовидной железы, называемое зобом, может произойти при обоих типах заболеваний щитовидной железы. Причины и методы лечения гипертиреоза и гипотиреоза очень разные.
Гипертиреоз
Общие признаки и симптомы гипертиреоза включают:
Тремор рук
Потеря веса
Нервозность
Быстрый сердечный ритм
Проблемы со сном0 кожа
Мышечная слабость
Раздражительность
Слабые или менее частые менструации
Болезнь Грейвса является наиболее частой причиной гипертиреоза.Это аутоиммунное заболевание, при котором ваша иммунная система воспринимает щитовидную железу как инородное тело и атакует ее. Заболевание заставляет щитовидную железу расти и выделять слишком много гормонов. У некоторых людей с болезнью Грейвса глаза выпучены из-за отека тканей вокруг них.
Другие причины гипертиреоза включают:
Небольшие образования в щитовидной железе (так называемый токсический узловой зоб)
Тиреоидит — воспаление щитовидной железы, вызванное вирусом
Послеродовой тиреоидит (после родов)
Слишком много гормона щитовидной железы
Гипотиреоз
Общие признаки и симптомы гипотиреоза включают:
Запор
Усталость
Сухая кожа
Забывчивость
0
29 Чувствительность к холоду
Гипотиреоз возникает, когда ваша щитовидная железа либо перестает работать должным образом, либо удаляется или разрушается по медицинским причинам (например, при раке).Это чаще встречается у женщин и с возрастом. Тиреоидит Хашимото, другое аутоиммунное заболевание, является наиболее частой причиной гипотиреоза в США.
Другие причины гипотиреоза включают:
Предыдущее лечение радиоактивным йодом или хирургическое лечение гипертиреоза, рака щитовидной железы или другого заболевания щитовидной железы
Предыдущее облучение при другом раке головы и шеи
Состояния, поражающие гипофиз в головном мозге (например, синдром Шихана)
Гипотиреоз при рождении или врожденный гипотиреоз
Лекарства, включая амиодарон (пасерон), литий , и противоэпилептические препараты
Как диагностируются проблемы с щитовидной железой?
Обычно пациенты с заболеванием щитовидной железы обращаются к врачу при появлении любого из вышеперечисленных признаков или симптомов.Исходя из этого, плюс медицинский осмотр, следующим шагом будет сдача анализов крови.
Анализ крови на тиреотропный гормон (ТТГ, также называемый тиротропином сыворотки) — лучший скрининговый тест на проблемы с щитовидной железой. Поскольку ТТГ стимулирует выработку гормонов щитовидной железы, ТТГ высокий, когда ваше тело не вырабатывает достаточно гормона щитовидной железы (гипотиреоз), и низкий, когда он вырабатывает слишком много (гипертиреоз). Анализы крови также могут показать уровни антител в случае тиреоидита Хашимото или болезни Грейвса.Ваше тело вырабатывает антитела для борьбы с чужеродными захватчиками, такими как вирусы или бактерии, а наличие антител в крови может означать, что ваше тело рассматривает вашу щитовидную железу как угрозу.
В зависимости от того, что показывают эти тесты, ваш врач может захотеть пройти сканирование вашей щитовидной железы. Ультразвук — широко используемый метод визуализации, особенно при гипертиреозе.
РекламаРекламаОдин хуже или опаснее другого?
Не обязательно. Вы можете испытать и то, и другое, хотя гипотиреоз встречается чаще, чем гипертиреоз.Оба состояния могут стать проблемой во время беременности, так как гормоны постоянно меняются. Гипертиреоз и гипотиреоз могут вызывать проблемы как у матери, так и у ребенка. Вот почему женщины с заболеваниями щитовидной железы чаще проходят тестирование во время беременности и могут нуждаться в лекарствах и / или изменении доз.
Как лечится гипертиреоз и гипотиреоз?
Лечение гипертиреоза начинается с симптомов. Бета-блокаторы, такие как пропранолол (индерал), атенолол (тенормин), метопролол (лопрессор) и надолол (коргард), обычно назначаются для облегчения симптомов.Эти препараты могут снизить частоту сердечных сокращений, уменьшить тремор и улучшить раздражительность.
Другие методы лечения зависят от причины гипертиреоза. Варианты включают метимазол (тапазол), который считается антитиреоидным препаратом, поскольку он блокирует выработку новых гормонов. Это нехирургический вариант, если у вас болезнь Грейвса. Однако, если вы находитесь в первом триместре беременности, вы можете получить пропилтиоурацил из-за риска для плода. Пропилтиоурацил может снизить выработку гормона в щитовидной железе.
Если лекарства не работают или гипертиреоз вызван другими причинами, другие варианты включают разрушение клеток щитовидной железы радиоактивным йодом или удаление железы хирургическим путем.
Гипотиреоз обычно лечат с помощью дополнительных гормонов щитовидной железы. Синтетическая (искусственная) версия называется L-тироксином или левотироксином (Euthyrox, Levo-T, Synthroid). Левотироксин назначают чаще, чем старое лечение, называемое высушенным экстрактом щитовидной железы, которое получают от животных.
Левотироксин обычно принимают утром натощак. Ваш врач выберет дозу в зависимости от вашего возраста и веса, а затем будет периодически контролировать уровень ТТГ, чтобы увидеть, нужно ли его корректировать. Цель состоит в том, чтобы вернуть уровень ТТГ в норму и улучшить симптомы.
Обязательно сообщите своему врачу обо всех лекарствах и добавках, которые вы принимаете. Некоторые лекарства (например, противосудорожные препараты и кальций) могут влиять на всасывание левотироксина.Хотя добавки, представленные на рынке, утверждают, что поддерживают «здоровье щитовидной железы», они не рекомендуются, потому что они не регулируются FDA.
Постоянны ли гипертиреоз и гипотиреоз?
Гипертиреоз не обязательно постоянный. Ваш врач может порекомендовать удаление щитовидной железы (тиреоидэктомия), если гипертиреоз возвращается после прекращения приема лекарств или если у вас есть побочные эффекты от лекарств. Хирургия и радиоактивный йод с большей вероятностью остановят гипертиреоз.Однако после этих процедур у вас может развиться гипотиреоз, и вам потребуется ежедневный прием лекарств.
Гипотиреоз вряд ли исчезнет, а это означает, что вы, вероятно, будете принимать лекарства всю оставшуюся жизнь. Однако каждый случай индивидуален, поэтому вам следует поговорить со своим врачом о том, чего ожидать.
Подпишитесь и сэкономьте. Получите советы по экономии рецептов и многое другое от GoodRx Health. Введите свой адрес электронной почты, чтобы зарегистрироваться.
Регистрируясь, я соглашаюсь с условиями и политикой конфиденциальности GoodRx, а также на получение маркетинговых сообщений от GoodRx.Симптомы проблем с щитовидной железой: что должна знать каждая женщина
Щитовидная железа поддерживает тело в гармонииВаша щитовидная железа, расположенная чуть ниже шеи перед гортани, выделяет гормоны через кровоток в каждую клетку и каждый орган в вашем теле.
Эта крошечная 2-дюймовая железа регулирует температуру вашего тела, поддерживает ясное мышление вашего мозга, ритмичную работу сердца и в основном поддерживает гармонию между всеми органами вашего тела.
Когда у вас заболевание щитовидной железы, ваша щитовидная железа может стать либо гиперактивной, либо малоактивной.
Если ваша щитовидная железа не выделяет в кровь достаточно гормонов , вы можете страдать от гипотиреоза и замедления функций организма. Это может вызвать более серьезные осложнения, такие как высокий уровень холестерина и проблемы с сердцем.
Начальные симптомы гипотиреоза могут включать:
С другой стороны, если ваша щитовидная железа выделяет слишком много гормонов, функции организма ускорятся, как это происходит при гипертиреозе.
Симптомы гипертиреоза могут включать:
- Потеря веса
- Непереносимость тепла
- Частые испражнения
- Тремор
- Нервозность и раздражительность
- Увеличение щитовидной железы
- Нарушения сна
- Усталость
Хотя простой анализ крови может легко определить, сколько гормона щитовидной железы у вас в крови, врачи часто не думают проверять ТТГ или другие уровни щитовидной железы, поскольку симптомы проблемы с щитовидной железой могут имитировать симптомы многих других условия.
«Пациенты могут иметь различные заболевания, которые могут вызывать усталость и ломкость волос», — говорит Стюарт М. Вайс, доктор медицины, эндокринолог и доцент Нью-Йоркского университета в Нью-Йорке. «Но если врач не установит, что показатели щитовидной железы соответствуют диагнозу, трудно винить щитовидную железу».
Еще хуже то, что врачи не всегда договариваются о том, как читать результаты анализов крови на щитовидную железу.
До последних шести или семи лет врачи обычно соглашались, что уровень ТТГ равен 0.От 5 до 5,0 было нормальным, и что любой человек с таким уровнем ТТГ не мог считаться больным со сбоями в работе щитовидной железы.
Но некоторые эндокринологи обеспокоены тем, что такая широкая интерпретация результатов означает, что люди с заболеваниями щитовидной железы остаются недиагностированными и не получают лечения. Это включает в себя подгруппу пациентов с щитовидной железой, у которых, как утверждается, имеется «субклиническое заболевание щитовидной железы», что обычно означает, что у них отсутствуют или мало симптомов гипотиреоза. Их уровни Т3 и Т4 в норме, но уровень ТТГ выше нормы.
Национальная американская ассоциация клинических эндокринологов, желая охватить более широкий круг пациентов, прежде чем у них разовьются серьезные осложнения, предложила сузить определение «нормального» ТТГ до 0,3–3,0.
Медицинское сообщество продолжает дискутировать по этому поводу. Некоторые эндокринологи опасаются, что узкая интерпретация нормального уровня ТТГ (например, ТТГ менее 4) приведет к тому, что совершенно здоровые пациенты будут лечиться от расстройства, которым они на самом деле не страдают.Другие считают, что выход за более широкий диапазон нормального ТТГ может привести к тому, что больше людей будут жить без надлежащего диагноза или лечения гипотиреоза.
Ищите точный диагнозВ то время как врачи продолжают спорить о том, что такое нормальные уровни щитовидной железы, некоторые лаборатории по-прежнему маркируют конкретное значение ТТГ «высоким», в то время как другие называют то же значение «нормальным». Вайс утверждает, что лучший диагноз — это тот, который учитывает не только результаты анализа крови пациента, но и полную личную историю симптомов и факторов риска гипо- или гипертиреоза.
Факторы риска заболевания щитовидной железы включают:
- Диабет или другое аутоиммунное заболевание
- История лучевой терапии в области щитовидной железы
- Семейный анамнез заболевания щитовидной железы
- Гормональные изменения, например, возникающие во время беременности или менопаузы
- Пол: 80 процентов всех случаев заболевания щитовидной железой составляют женщины.
- Возраст: Заболеваемость гипотиреозом выше у женщин в менопаузе, чем у очень молодых женщин.
Клинический осмотр также важен, поскольку врач ищет физические признаки проблем с щитовидной железой, такие как аномалии внешнего вида век.
Это симптом, который первым обратил внимание врача Клемента на подозрение на гипертиреоз. Врач пальпирует или прощупывает вашу щитовидную железу в поисках ее увеличения или узлов (что очень редко может быть признаком рака щитовидной железы).
В дополнение к забору крови ваш врач может также назначить ультразвуковое исследование щитовидной железы для выявления нарушений.
СВЯЗАННЫЙ: У вас депрессия или тревога? Проверьте свою щитовидную железу
Обычно только после того, как врач проведет полное обследование, можно поставить диагноз и начать лечение.
Лечение гипертиреоза включает «выжигание» щитовидной железы с помощью одноразовой таблетки радиоактивного йода и / или антитиреоидного препарата, такого как тапазол (метимазол) или ПТУ (пропилтиоурацил).
Радиоактивное лечение может решить проблему, когда вырабатывается слишком много гормонов щитовидной железы, но впоследствии это часто приводит к гипотиреозу.
Это потребует от пациента приема синтетических таблеток для щитовидной железы (тироксина) для обеспечения необходимыми гормонами, что также является средством лечения первичного гипотиреоза.
Если вы подозреваете, что у вас может быть дисфункция щитовидной железы, попросите лечащего врача оценить ваши симптомы и сдать анализ крови. Если вы женщина, приближающаяся к менопаузе, особенно важно, чтобы вы оценили свою щитовидную железу при появлении симптомов.
Если вы не удовлетворены лечением, которое оказывает вам лечащий врач, и по-прежнему подозреваете, что причиной ваших симптомов может быть заболевание щитовидной железы, обратитесь к эндокринологу. Специалисты этого типа обучены понимать нюансы дисфункции щитовидной железы.
Это может быть не ваша щитовидная железа | Центр женского здоровья
«Дайте волю щитовидной железе!»
«У вас неисправна щитовидная железа?»
«Чувствуете себя вялым? Это может быть ваша щитовидная железа».
Мы все видели подобные заголовки в Интернете или в журналах на кассе продуктового магазина. Они настолько распространены, что многие женщины научились винить во всем свою щитовидную железу. От проблем с похуданием до депрессии, от усталости до мозгового тумана — повышение и лечение щитовидной железы кажется быстрым и эффективным решением.
«Это просто неточно», — говорит Мэри Сэмюэлс, доктор медицины, эндокринолог из OHSU. «На самом деле у таких симптомов самые разные причины».
Заболевание щитовидной железы — не редкость, но далеко не так часто, как думают популярные журналы. Около 5 процентов молодых женщин страдают заболеванием щитовидной железы, и его частота увеличивается с возрастом. Среди пожилых женщин до 20 процентов имеют как минимум легкое заболевание щитовидной железы.
Правда о вашей щитовидной железе
Что делает щитовидная железа
Щитовидная железа вырабатывает гормон щитовидной железы, который действует почти на все органы тела.Это очень древний гормон — он есть у всех млекопитающих и даже у земноводных.
- Мозг — настроение, внимание и сосредоточенность, память, способность выполнять сложные задачи
- Сердце — скорость и сила ударов сердца
- Мышцы — функции и сила
- Кости — запасы кальция
- Печень — функция и обмен веществ
- Пищеварительная система — усвоение питательных веществ
- Метаболизм — как быстро ваше тело сжигает калории
Заболевание щитовидной железы
Существует три типа заболеваний щитовидной железы, которые по-разному влияют на ваш организм.
Гипотиреоз — это когда щитовидная железа не производит достаточного количества гормонов. Это наиболее распространенный тип заболевания щитовидной железы, из-за которого процессы в организме замедляются. Симптомами могут быть замедленный метаболизм, увеличение веса, сухость кожи, ощущение холода, депрессия, усталость, туман в мозгу, мышечная слабость, замедление сердечного ритма и запор.
Во всем мире гипотиреоз часто вызывается дефицитом йода. Но в Соединенных Штатах, где почти каждый получает достаточное количество йода в своем рационе, наиболее частой причиной является болезнь Хашимото, аутоиммунное заболевание, которое снижает функцию щитовидной железы.
Гипертиреоз — это когда щитовидная железа вырабатывает слишком много гормонов. Симптомами могут быть быстрый метаболизм, беспокойство, раздражительность, ощущение жара, потеря веса, диарея, учащенный пульс, дрожь и тремор, а также проблемы с сохранением концентрации.
Наиболее частой причиной является болезнь Грейвса, аутоиммунное заболевание, которое чрезмерно стимулирует щитовидную железу. У пожилых женщин зоб может вызвать перепроизводство гормона щитовидной железы. В редких случаях причиной могут быть избыток йода, некоторые лекарства или расстройства гипофиза.
Шишки или узелки щитовидной железы также могут вызывать заболевание щитовидной железы. У большинства женщин, у которых есть уплотнения, нет никаких симптомов, и они обнаруживают уплотнение случайно. Небольшие шишки являются обычным явлением, особенно с возрастом, и 95 процентов из них доброкачественные и не нуждаются в лечении. Остальные 5 процентов — это рак щитовидной железы, который почти всегда излечим при раннем выявлении.
Может быть, моя щитовидная железа?
Эти длинные списки симптомов позволяют легко понять, почему так много женщин обеспокоены заболеванием щитовидной железы.В конце концов, многих женщин беспокоят некоторые из этих симптомов. Но важно помнить, что все они имеют множество причин.
Хорошая новость заключается в том, что существует недорогой и чрезвычайно точный скрининговый тест, позволяющий определить, правильно ли функционирует ваша щитовидная железа. Этот простой тест определяет уровень тиреотропного гормона (ТТГ) в крови. Аномальный уровень, слишком низкий или слишком высокий, указывает на заболевание щитовидной железы. Нормальный уровень почти всегда означает, что ваша щитовидная железа работает, а не является причиной каких-либо симптомов.
«Существует так много дезинформации, что женщинам легко думать, что у них проблемы с щитовидной железой, даже если их уровень ТТГ в норме», — говорит доктор Сэмюэлс. «Женщины должны знать, что лечение здоровой щитовидной железы может быть опасным, вызывая повреждение органов».
Это тоже не поможет с симптомами. Если ваша щитовидная железа не вызывает у вас усталости, депрессии или набора веса, лечение ничего не изменит. Хуже того, это помешает вам найти и устранить истинную причину ваших симптомов.
Чистая прибыль
Если вас беспокоят многие из этих симптомов или беспокоит состояние щитовидной железы, обратитесь к своему лечащему врачу и проверьте уровень ТТГ. Тогда доверьтесь результатам! Ваш врач может помочь вам найти причину и лучшее лечение ваших симптомов, связанных с щитовидной железой или нет. Чтобы узнать больше, посетите портал для пациентов Американской тироидной ассоциации.
10 заблуждений о заболеваниях щитовидной железы
Заболевание щитовидной железы поражает около 20 миллионов американцев.Но, несмотря на большое влияние на здоровье, щитовидная железа — крошечная железа, которую часто неправильно понимают. На самом деле, по словам Шири Леви, доктора медицины, эндокринолога из системы здравоохранения Генри Форда, существует множество неправильных представлений о заболеваниях щитовидной железы.
В некоторых случаях лечение заболеваний щитовидной железы может быть сложной задачей; почти как отслеживание движущейся цели. В других случаях симптомы устраняются простым рецептом. Поэтому неудивительно, что люди не знают, как распознать и лечить заболевание щитовидной железы.
Чтобы помочь прояснить путаницу, Dr.Леви разъясняет 10 распространенных заблуждений, связанных с заболеваниями щитовидной железы:
1. Заблуждение: Каждый случай заболевания щитовидной железы требует лечения у эндокринолога.
Правда: Некоторые случаи заболеваний щитовидной железы легко поддаются лечению, а это означает, что ваш лечащий врач может контролировать ваше состояние. Другие могут быть более сложными и требуют ухода эндокринолога (врача, специализирующегося на гормональных системах организма).
2. Заблуждение: как только вы начнете принимать лекарства для щитовидной железы, ваши симптомы исчезнут.
Правда: К сожалению, для нормализации уровня щитовидной железы требуется время. Некоторые люди принимают лекарства в течение нескольких месяцев, прежде чем почувствуют себя лучше.
3. Заблуждение: люди с заболеванием щитовидной железы будут принимать лекарства всю жизнь.
Правда: Это зависит от причины вашего состояния.У некоторых женщин проблемы с щитовидной железой возникают во время или после беременности. Как только гормоны в организме выровняются, щитовидная железа может исправиться сама. Верно и то, что рецепты могут меняться на протяжении всей жизни. Например, людям с недостаточной активностью щитовидной железы может потребоваться больше гормонов щитовидной железы во время беременности.
4. Заблуждение: если ваши симптомы не беспокоят, можно пропустить лечение.
Правда: Щитовидная железа отвечает за многие важные функции организма.Неспособность вылечить даже легкий случай заболевания щитовидной железы может привести к серьезным проблемам со здоровьем, таким как болезни сердца, остеопороз и бесплодие.
5. Заблуждение: заболевания щитовидной железы поражают только женщин.
Правда: Хотя заболевание щитовидной железы гораздо чаще поражает женщин, чем мужчин, примерно 2 из каждых 10 случаев — это мужчины. Наиболее частые их симптомы: изменение веса, усталость, беспокойство, депрессия и выпадение волос.
6. Заблуждение: заболевания щитовидной железы проявляются в среднем и позднем возрасте.
Правда: Заболевания щитовидной железы могут возникнуть в любом возрасте. И хотя верно, что недостаточная активность щитовидной железы обычно поражается после 50 лет, гипертиреоз (или сверхактивная щитовидная железа) чаще всего встречается у людей в возрасте от 20 до 40 лет.
7. Заблуждение: люди с заболеваниями щитовидной железы должны избегать определенных овощей.
Правда: Практически неслыханно, чтобы кто-либо (при заболевании щитовидной железы или нет) имел плохую реакцию на так называемые «зобогенные продукты».Вместо этого овощи, такие как брокколи, брюссельская капуста, капуста и шпинат, богаты мощными питательными веществами, борющимися с болезнями, которые могут помочь защитить и питать вашу щитовидную железу (наряду с другими органами и железами).
8. Заблуждение: добавки, отпускаемые без рецепта, являются безопасным способом лечения заболеваний щитовидной железы.
Правда: Некоторые из этих добавок сделаны на основе гормона щитовидной железы свиньи или коровы, веществ, которые не регулируются Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA).Эти продукты не контролируются, и мы мало знаем об их долгосрочном воздействии на щитовидную железу (или другие органы и системы).
9. Заблуждение: дополнительный йод может исправить недостаточную активность щитовидной железы.
Правда: По крайней мере, в Соединенных Штатах йод уже присутствует в почве, где фермеры выращивают фрукты и овощи. Так что дефицит йода бывает очень редко. Кроме того, если у вас вялость щитовидной железы, ваше тело не сможет использовать йод для выработки гормона щитовидной железы, поскольку он уже истощен.
10. Заблуждение: если у вас заболевание щитовидной железы, вы бы об этом знали.
Правда: Симптомы как пониженной, так и гиперактивной щитовидной железы расплывчаты, и их легко игнорировать. Фактически, до 60% американцев с заболеваниями щитовидной железы не знают о своем состоянии.
Думаете, у вас заболевание щитовидной железы? Попросите врача проверить уровень щитовидной железы, особенно если вы заметили изменения в привычках кишечника, режиме сна или массе тела.Даже легкое беспокойство или депрессия могут быть признаком заболевания щитовидной железы. Один простой анализ крови может раскрыть причину этих симптомов.
Хотите получить дополнительные советы по здоровью и благополучию от экспертов Генри Форда?Подпишитесь сегодня, чтобы получать еженедельные электронные письма с нашими последними статьями.
Узнайте больше об эндокринологических услугах в Генри Форде.
Чтобы записаться на прием к врачу, посетите сайт henryford.com или позвоните по телефону 1-800-HENRYFORD (436-7036).
Доктор Шири Леви — сертифицированный врач, специализирующийся на лечении заболеваний щитовидной железы, паращитовидных желез, гипофиза и надпочечников, липидов, остеопороза и диабета. Она принимает пациентов в медицинских центрах Генри Форда в Нови и Детройте и является начальником отдела эндокринологии в больнице Генри Форда Вест Блумфилд.
.



 — Его назначают при обследовании на предмет заболеваний щитовидной железы, а также в качестве скрининга».
— Его назначают при обследовании на предмет заболеваний щитовидной железы, а также в качестве скрининга».

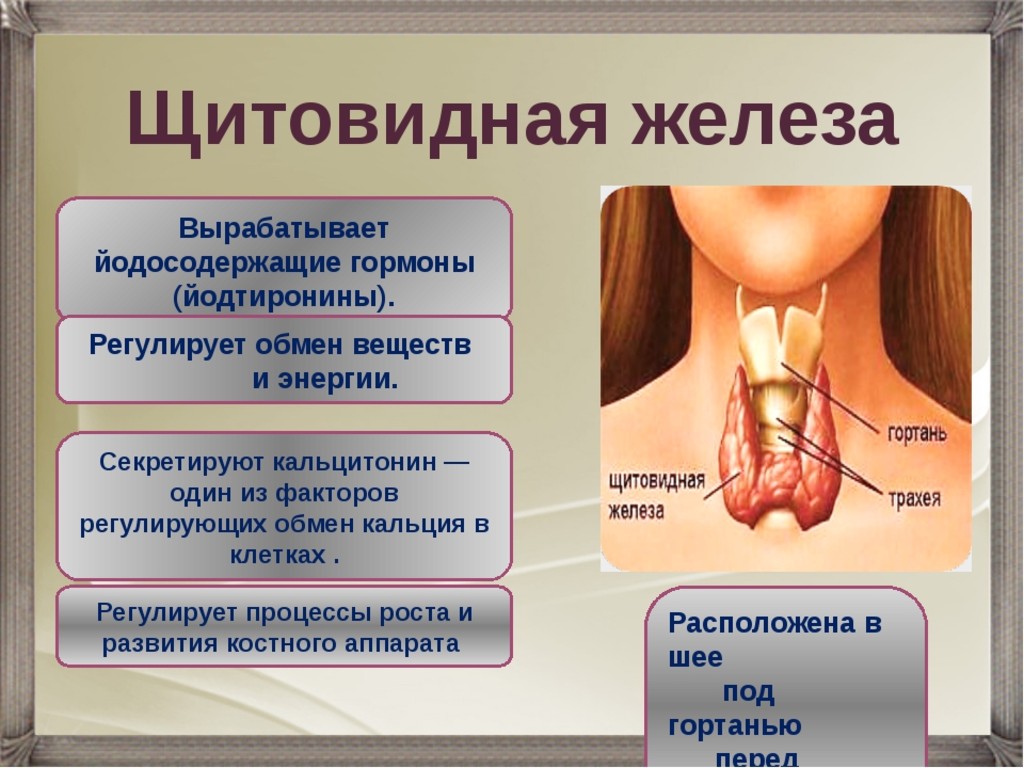

 Беременность – нагрузка для щитовидной железы, кто знает, как она с ней справится.
Беременность – нагрузка для щитовидной железы, кто знает, как она с ней справится.