Флуконазол в терапии кандидоза | Чувиров Г.Н., Маркова Т.П.
НПЦ «Медбиоспектр», Институт повышения квалификации ФУМБ и ЭП при МЗ РФ, Москва
В последние годы существенно повысилась распространенность грибковых заболеваний, что связано с широким и не всегда рациональным применением антибиотиков, цитостатиков, кортикостероидных гормонов, повышением частоты внутрибольничных инфекций, развитием иммунодефицитных состояний.
Наиболее часто в клинической практике встречается кандидоз, вызываемый дрожжеподобным грибком Candida albicans. Развитию кандидоза способствуют как местные, так и системные факторы. Например, при кандидозе кожи большое значение имеет наличие мацерации, опрелости, паронихий. Наиболее часто кандидоз встречается у больных сахарным диабетом, ВИЧ-инфекцией, гемобластозами, а также при длительном и неконтролируемом приеме антибиотиков и кортикостероидных гормонов.
Клинические проявления кандидоза характеризуются поражением слизистых оболочек полости рта (стоматит), пищевода (эзофагит), урогенитального тракта, кожи и ногтей.
Кожные поражения при кандидозе характеризуются появлением пузырьков, пустул, которые быстро вскрываются и на их месте образуется эрозия. Очаги темно-красного цвета, блестящие, с влажной поверхностью, четкими границами и полоской отслаивающегося рогового слоя эпидермиса. У детей процесс может распространиться на кожу бедер, ягодиц, живота. Часто наблюдается появление межпальцевой кандидозной эрозии, чаще между III и IV IV и V пальцами кистей рук, реже стоп. Из субъективных ощущений отмечаются зуд, жжение, иногда болезненность в области поражения.
Кандидоз слизистой полости рта характеризуется поражением слизистой щек, языка, десен, углов рта. Процесс начинается с покраснения слизистой, затем появляются налеты белого цвета, сливающиеся с образованием крупных пленок. Вначале пленки легко отделяются, затем становятся плотными. В углах рта образуются трещины с выраженной мацерацией, отмечается жжение и болезненность при приеме пищи.
Кандидоз ногтевых валиков и ногтей начинается с покраснения и припухлости валика у основания ногтя, который набухает и при надавливании выделяется гной или сукровица. При внедрении грибковой инфекции в ногтевую пластинку она становится желтоватой, тусклой.
Урогенитальный кандидоз может протекать в острой или хронической форме. Острая форма характеризуется покраснением слизистой, наличием пузырьков, точечных эрозий и наличием творожистых или хлопьевидных, сливкообразных выделений. Пораженная слизистая имеет склонность к кровоточивости и появлению трещин в области преддверия влагалища и промежности. Зуд характерен для кандидоза вульвы, больших и малых половых губ, усиливается во время менструации, полового контакта и при длительной ходьбе. Для хронического урогенитального кандидоза характерны инфильтрация и трещины в области клитора, ануса, промежности и паховых складок. Кандидоз органов мочевыделения протекает в виде уретрита, цистита, пиелонефрита. Кандидозный цистит характеризуется частым мочеиспусканием, болями в надлобковой области.2007/77/077_02.png)
Кандидозный баланопостит проявляется покраснением, отечностью головки полового члена, зудом и жжением при мочеиспускании. На соприкасающихся поверхностях головки и крайней плоти образуются пленки желтоватого цвета и рыхлая творожистая масса.
При кандидозе пищеварительного тракта развивается поражение пищевода, желудка, кишечника и желчного пузыря, что связано с распространением инфекции из полости рта и глотки. Больные жалуются на тошноту, отрыжку, рвоту, жидкий стул с примесью слизи, боли в животе. Слизистая оболочка гиперемирована, эрозирована, покрыта множественными налетами белого или желтого цвета.
Кандидозное поражение центральной нервной системы протекает по типу менингита, развивается в результате гематогенной диссеминации инфекции. Специфические клинические проявления отсутствуют, грибковая инфекция часто подтверждается только на аутопсии.
Гематогенная диссеминация грибковой инфекции C. albicans сопровождается лихорадкой, токсическими и очаговыми проявлениями (абсцесс сетчатки, кандидоз эндокарда, артриты, менингит, пневмония).
Кандидозный сепсис развивается при поражении слизистой оболочки ротовой полости и пищевода у детей раннего возраста и у больных сахарным диабетом, ВИЧ-инфекцией. В клинической картине преобладают симптомы интоксикации, резкие подъемы и спады температуры, снижение артериального давления.
Диагностика кандидоза основана на клинических проявлениях (зуд, жжение, налеты, отек слизистых, гиперемия и другие), микробиологических тестах (культивирование in vitro, гистология и выявление специфических антигенов в реакции иммунофлюоресценции с моноклональными антителами против C. albicans, выявление специфических антител методом иммуноферментного анализа).
Для лечения кандидоза применяют антимикотические препараты системного действия (полиеновые антимикотики, триазольные производные, пиримидиновые производные и аллиламины).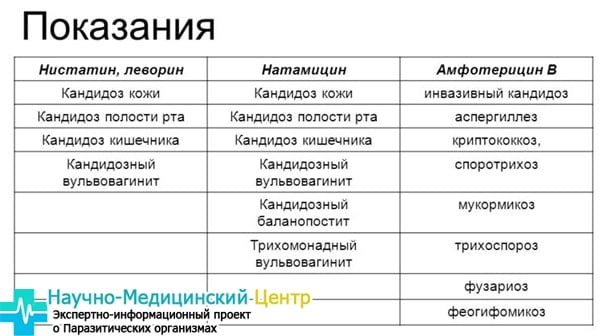 Среди триазольных производных ведущее место занимает флуконазол (Микосист), являющийся селективным ингибитором синтеза стеролов в клетке грибка.
Среди триазольных производных ведущее место занимает флуконазол (Микосист), являющийся селективным ингибитором синтеза стеролов в клетке грибка.
Флуконазол высокоактивен в отношении C. albicans: лишь около 3-5% штаммов C. albicans резистентны к флуконазолу или имеют промежуточную чувствительность. Candida krusei и отдельные штаммы Candida glabrata резистентны к флуконазолу.
После перорального приема флуконазола более 90% препарата попадает в системный кровоток. Он отлично проникает в слюну, мокроту, мочу и другие тканевые жидкости. Выводится флуконазол преимущественно с мочой в неизмененном виде. Период полувыведения при нормальной функции почек – 27-34 ч. Микосист (флуконазол) выпускается в двух формах – для внутривенного и для перорального введения, пероральная форма обладает очень хорошей биодоступностью.
Флуконазол является препаратом выбора при кандидозной инфекции мочевыводящих путей, эзофагите, перитоните, раневой инфекции, используется в лечении фебрильных нейтропений.
Флуконазол считается средством выбора в системной терапии кандидоза полости рта. При орофарингеальном кандидозе флуконазол взрослым назначают в дозе 100 мг один раз в сутки в течение 7-14 дней. При атрофическом кандидозе полости рта предпочтительно назначать флуконазол в дозе 50 мг в сутки в течение 14 дней. При развивающейся устойчивости C. albicans дозу флуконазола повышают до 400–800 мг/сут. При частых рецидивах возможно назначение пульс–терапии флуконазолом (150 мг 1 раз в неделю). Интермиттирующие схемы позволяют предотвратить развитие устойчивости.
При кандидозе кожи эффективная доза флуконазола колеблется от 50 до 100 мг в сутки в течение 14-28 дней. При кандидозе кожи стоп мы рекомендуем дозу 150 мг в сутки в течение 14-28 дней.
Выбор лечения кандидной паронихии зависит от стадии процесса, выраженности воспаления, наличия кандидоза кожи или слизистых оболочек, онихомикоза. Флуконазол назначают при сопутствующем онихомикозе, сочетании паронихии с кандидозом кожи или слизистых оболочек. В этих случаях только местная терапия не гарантирует излечения и элиминации возбудителя. Флуконазол назначают по 150 мг 1 раз в неделю в течение 2–6 нед. Системную терапию можно сочетать с лечением местными антисептиками или противогрибковыми средствами.
Флуконазол назначают при сопутствующем онихомикозе, сочетании паронихии с кандидозом кожи или слизистых оболочек. В этих случаях только местная терапия не гарантирует излечения и элиминации возбудителя. Флуконазол назначают по 150 мг 1 раз в неделю в течение 2–6 нед. Системную терапию можно сочетать с лечением местными антисептиками или противогрибковыми средствами.
Для профилактики кандидоза при проведении антибиотикотерапии доза флуконазола составляет от 50 до 300 мг в сутки однократно, в зависимости от риска развития грибковой инфекции.
У детей суточная доза составляет 3 мг/кг веса в сутки. В первый день целесообразно назначить ударную дозу 6 мг/кг в сутки. Длительность терапии у детей составляет от 1 до 14 дней, в зависимости от тяжести кандидозной инфекции.
Флуконазол хорошо переносится, побочные реакции встречаются в основном со стороны желудочно-кишечного тракта (боль в животе, тошнота, метеоризм), реже наблюдается головная боль, кожные высыпания.
.
Быстрое решение деликатной проблемы | Еженедельник АПТЕКА
Женщина — прекрасный благоухающий цветок. Однако поддерживать эту красоту не так уж просто. Легкое платьице, туфельки на каблуках и едва ощутимый аромат духов — такие ассоциации, как правило, вызывает у мужчин представительница прекрасного пола в летний период. Ах, как хочется этому соответствовать! Макияж, прическа, укладка, подбор гардероба — всего лишь малая толика тех ежедневных процедур, которые проводят женщины для того, чтобы выглядеть привлекательно. Красота — превыше всего — считают многие из нас, собирая косметичку и отправляясь на работу. Однако что же делать, если столь деликатная проблема, как молочница (кандидоз), доставляет дискомфорт и мешает почувствовать себя привлекательной?
Такое заболевание, как молочница, известно медицине еще со времен Гиппократа. Вагинальный кандидоз — одна из наиболее распространенных патологий в структуре инфекций нижних отделов женских половых органов. Широта его распространения не может не впечатлять: 75% женщин репродуктивного возраста переносят в течение жизни по крайней мере 1 эпизод вагинального кандидоза (Sherrard J. et al., 2011).
et al., 2011).
В настоящее время описано более 170 биологических видов дрожжеподобных грибов, среди которых в подавляющем большинстве (91,6%) случаев возбудителем вагинального кандидоза являются грибы рода С andida (Левончук Е.А., 2010). Стоит отметить, что это представители нормальной микрофлоры влагалища, однако в случае создания благоприятных условий они начинают активно размножаться, что приводит к развитию заболевания.
Среди причин, которые могут способствовать возникновению молочницы, выделяют: длительный или бессистемный прием лекарственных средств (антибиотиков, кортикостероидов, оральных контрацептивов с высоким содержанием эстрогенов, цитостатиков), проведение лучевой терапии, ослабление иммунитета вследствие перенесенного тяжелого инфекционного заболевания, травмы или операции, а также эндокринные заболевания (сахарный диабет, дисфункция яичников) и беременность. Факторами риска развития кандидоза также являются ношение плотно прилегающей одежды, особенности личной гигиены: использование гигиенических салфеток, влагалищных тампонов, спринцеваний (Кисина В. И., 2010).
И., 2010).
НЕПРИЯТНОЕ ЗНАКОМСТВО
Те, кто не понаслышке знакомы с молочницей, знают, что такие симптомы, как наличие обильных творожистых выделений, зуд и жжение в области наружных половых органов, ощущение боли при половом акте, являются характерными для данного заболевания. В некоторых случаях оно может затрагивать и мочеполовую систему, что проявляется болезненными ощущениями при мочеиспускании (Касабулатов М.Н., 2003).
Пожалуй, проявление данных симптомов идет вразрез с ощущением комфорта и чувством собственной привлекательности, поэтому неудивительно, что представительницы прекрасного пола стремятся как можно быстрее от них избавиться. Как это сделать? Давайте разбираться…
ДИФЛЮКАН
® — ВЕРНЫЙ ПОМОЩНИК В УСТРАНЕНИИ ЖЕНСКИХ ПРОБЛЕМВ связи с выраженной тенденцией к распространению молочницы особую важность приобретает проблема ее лечения. В последние годы широкое применение в терапии вагинального кандидоза нашли противогрибковые препараты триазолового ряда, в частности флуконазола. Однако стоит отметить, что не все лекарственные средства, активным компонентом которых является флуконазол, одинаково эффективны. Так, при лечении вагинального кандидоза целесообразно назначение оригинальных препаратов, поскольку генерики по эффективности часто уступают оригинальным лекарственным средствам. В этом отношении особого внимания заслуживает проверенный временем оригинальный препарат ДИФЛЮКАН® производства фармацевтической компании «Pfizer»*, действующим веществом которого является флуконазол.
Однако стоит отметить, что не все лекарственные средства, активным компонентом которых является флуконазол, одинаково эффективны. Так, при лечении вагинального кандидоза целесообразно назначение оригинальных препаратов, поскольку генерики по эффективности часто уступают оригинальным лекарственным средствам. В этом отношении особого внимания заслуживает проверенный временем оригинальный препарат ДИФЛЮКАН® производства фармацевтической компании «Pfizer»*, действующим веществом которого является флуконазол.
При сравнительном изучении in vitro фунгицидной активности различных препаратов, содержащих флуконазол, было выявлено, что наибольшую статистически достоверную фунгицидную активность в отношении 3 модельных штаммов дрожжеподобных грибов (C. albicans, C. parapsilosis, С. Glabrata) при максимальной (150 мг/мл) и минимальной (2 мг/мл) концентрации показал ДИФЛЮКАН® (Желтикова Т.М., Глушакова А.М., 2010).
Активный компонент ДИФЛЮКАНА® — флуконазол — угнетает синтез стеролов (важной составной части клеточной стенки гриба), оказывает высокоспецифичное действие на грибковые ферменты, в результате чего ингибирует рост грибов.
ДИФЛЮКАН® в дозе 150 мг высокоактивен в отношении возбудителя молочницы — дрожжеподобных грибов C. albicans, C. parapsilosis, С. Glabrata, С. tropicalis — и лишь около 0,9% штаммов данного рода грибов (C. krusei и прочие) резистентны к флуконазолу или имеют промежуточную чувствительность. Стоит отметить, что в лечении вагинального кандидоза эффективность данного действующего вещества составляет 93,3% (Тютюнник В.Л., Орджоникидзе Л.В., 2001).
При пероральном приеме препарата ДИФЛЮКАН® флуконазол хорошо всасывается и проникает во все биологические жидкости организма, а затем из плазмы крови в ткани. В связи с этим флуконазол попадает в ткани женской репродуктивной системы в количестве, достаточном для лечения вагинального кандидоза. Даже через 72 ч после приема внутрь концентрация флуконазола в плазме крови и репродуктивной системе превышает минимальную ингибирующую концентрацию на патогенные дрожжеподобные грибы (Михайлов А.В. и соавт., 2007). В связи с длительным периодом полувыведения лекарственного средства из плазмы крови (30 ч) при неосложненном вагинальном кандидозе, а это 90% случаев (Pappas P.G. et al., 2009), рекомендованная схема лечения ДИФЛЮКАНОМ — 150 мг однократно (Кузьмин В.Н., 2011).
В настоящее время ДИФЛЮКАН® является препаратом выбора для лечения острого вагинального кандидоза. Наиболее оптимальным является однократное пероральное применение препарата в дозе 150 мг, что определяет его преимущество перед другими антимикотиками (Прилепская В.Н., Байрамова Г.Р., 1998). Среднее время до начала улучшения при применении препарата – 1 сут.
В случае развития вагинального кандидоза у кормящей матери стоит учитывать, что кормление грудью можно продолжать при однократном приеме препарата ДИФЛЮКАН® в дозе 200 мг.
Экстравагинальные резервуары кандидозной инфекции (желудочно-кишечный тракт) являются потенциальным источником реколонизации и реинфекции (Махновец Е.Н., 2013). Благодаря системному действию ДИФЛЮКАН® воздействует на грибы C. albicans как во влагалище, так и в экстравагинальных очагах, что обеспечивает высокую частоту излечения, снижение необходимости проведения повторного курса.
Еще одним аргументом в пользу выбора лекарственного средства ДИФЛЮКАН® для терапии молочницы является его удобная для применения форма — капсулы для перорального применения. Препарат можно принимать в любое время суток независимо от приема пищи и дня менструального цикла.
ДИФЛЮКАН® обладает благоприятным профилем безопасности, применение его инъекционной формы разрешено с 1-го дня жизни ребенка. Также его можно назначать лицам пожилого возраста и пациентам с почечной недостаточностью.
Многие представительницы прекрасного пола предпочитают пероральные антимикотические препараты местным, считая такие процедуры неприятными. Также местная терапия имеет ряд особенностей: как правило, не рекомендуют проводить такое лечение во время менструации; местные средства могут снижать противозачаточный эффект барьерных контрацептивов из латекса, например, презервативов, влагалищных диафрагм (Workowski K.A. et al., 2010). Кроме того, такая терапия может способствовать выработке устойчивости грибов к препаратам и, как следствие, развитию рецидивирующих форм заболевания (Евсеев А.А., 2009).
Стоит отметить, что упаковка препарата ДИФЛЮКАН® помещается даже в небольшой дамской сумочке, таким образом, современное лечение деликатной проблемы всегда будет у вас под рукой.
Пресс-служба «Еженедельника АПТЕКА»
ДифлюканЦікава інформація для Вас:
препарат для лечения и профилактики грибковых инфекций
ФЛЮКОСТАТ® – системный противогрибковый препарат для лечения «молочницы».
Преимущества торговой марки
- многолетняя история применения, подкрепленная положительным опытом использования и доверием миллионов женщин в России
- доказанная и подтвержденная эквивалентность оригинальному западному препарату1
- производство на предприятии, стандартизированном по европейским стандартам качества EU GMP2
- ценовая доступность широкому кругу потребителей3
Преимущества молекулы
- широкий спектр противогрибковой активности
- способность угнетать рост и размножение грибов рода Candida, особенно Candia albicans – основных возбудителей генитального кандидоза («молочницы»)
- выгодные фармакокинетические характеристики:
- биодоступность при пероральном приеме сопоставимая с внутривенным введением;
- высокая степень распределения в тканях и средах организма (в т.ч. способность создавать и поддерживать высокие терапевтические концентрации в тканях влагалища и вагинальном секрете)4;
- пролонгированный терапевтический эффект и длительное защитное действие.
- наличие в стандартах лечения кандидозов и других грибковых инфекций различных локализаций, в том числе в международных и отечественных рекомендациях лечения женщин с вульвовагинальным кандидозом («молочницей»)
- единственный системный антимикотик для терапии урогенитального кандидоза («молочницы»), рекомендованный ВОЗ (Всемирная организация здравоохранения)5и СDC (Centers for Diseases Control and Prevention, Центр по контролю и профилактике заболеваний, США)6
- характерные особенности:
- достижение максимальных концентраций в слизистой влагалища и вагинальном секрете уже через 2 часа после приема7*
- начало снижения клинических симптомов в среднем в течение 24 ч после приема одной капсулы в дозировке 150 мг8
- среднее время регресса симптомов – 2 дня8
- достаточность всего одной капсулы в дозировке 150 мг для устранения симптомов «молочницы» у большинства женщин с неосложненной формой острого вульвовагинального кандидоза
- однократный оральный прием капсулы 150 мг сопоставим с недельным курсом терапии некоторыми внутривлагалищными средствами против «молочницы»9**
Преимущества формы выпуска (капсулы для приема внутрь)
Системное распределение в большинство тканей, органов и биологических жидкостей организма создает в них высокие концентрации, что способствует:
- устранению грибковых клеток не только с поверхности слизистой влагалища, включая микроскладки, но и во всей ее толще7
- устранению возбудителей «молочницы» не только в половых путях, но и в других возможных местах их обитания – слизистая ротовой полости и кишечник, тем самым минимизируется риск повторного обострения заболевания после лечения8
удобство и комфорт в процессе лечения:
- возможность начала лечения в любой день менструального цикла, включая «месячные»
- возможность приема капсулы в любое время суток – днем или ночью
- возможность приема препарата вне зависимости от пищевого режима – натощак, во время или после еды (одновременный прием пищи и повышенная кислотность не оказывают существенного влияния на абсорбцию и терапевтическое действие лекарственного средства)
- возможность приема препарата вне зависимости от используемого способа контрацепции – флуконазолне нарушает целостности латексных контрацептивов, если речь идет об использовании презерватива или диафрагмы, а также не снижает уровень эстрадиола, являющегося основным компонентом оральных противозачаточных средств
- простота и легкость самого процесса приема препарата – все что требуется – достать капсулу из блистера и проглотить ее, запив необходимым количеством воды
- в большинстве случаев достаточно приема всего 1-й капсулы препарата на курс
Показания к применению
- лечение острого вагинального кандидоза, когда местная терапия не применима.
Противопоказания
- Повышенная чувствительность к флуконазолу и другим компонентам препарата
- Детский возраст до 18 лет
- Период лактации (см. раздел инструкции «Применение при беременности и в период грудного вскармливания
Более подробно – см. инструкцию по медицинскому применению препарата.
Как избавиться от молочницы навсегда?
Как победить молочницу раз и навсегда, на прямой линии рассказала врач акушер-гинеколог 2-й категории Наталья Федюкович.
— Здравствуйте, мне 62 года. Я переболела острым бронхитом, после этого у меня начался воспалительный процесс мочевого пузыря, а потом появилась молочница. У меня ее не было никогда в жизни.
— А вы принимали антибиотики?
— Да, конечно.
— Молочница очень часто сопровождает тех пациентов, которые длительно принимают антибактериальные препараты. К сожалению, если молочница проявилась один раз, она может возникать и повторно, особенно при сниженном иммунитете. В качестве лечения вы можете принять препарат системного действия флуконазол в дозировке 150 миллиграмм. Он принимается однократно и эффективен при лечении острого кандидоза.
ТОЛЬКО СВЕЧАМИ КАНДИДЫ НЕ ПОБЕДИТЬ
— Как сделать так, чтобы молочница не повторялась? Меня ничего не беспокоит, и гинеколог ничего не видит во время осмотра. Но как только берет мазок, каждый раз обнаруживают кандиды.
— А лечение вам назначают?
— Да, свечи.
— И больше ничего? Вы должны понимать, что свечи действуют только местно, только во влагалище. При разговоре о хроническом рецидивирующем кандидозном кольпите, как у вас, без системного лечения не обойтись. Свечи устраняют грибок только во влагалище, а грибы рода кандида могут находиться на любых слизистых. Вы, возможно, избавляетесь от них во влагалище, но они остаются, к примеру, в кишечнике. Поэтому я бы посоветовала вам препарат системного действия. И обязательно санировать партнера.
— Это значит, таблетки какие-то пить?
— Вам нужно принять только одну капсулу флуконазола 150 миллиграмм, через 3 дня повторить ее прием. А половому партнеру рекомендуется прием однократно флуконазола в дозировке 150 миллиграмм. И эти дни выдержать половой покой.
И второе: рецидивирующий кандидоз характерен для микст-инфекций. Это когда к молочнице присоединяются еще несколько инфекционных заболеваний. Вам нужно обследоваться на инфекции, передающиеся половым путем: хламидии, уреаплазмы, микоплазмы, вирусные инфекции. Это можно сделать в любой медицинской лаборатории или медицинском центре на платной основе.
— А может молочница проходить без симптомов, как у меня?
— Может. Обычно молочница возникает в моменты ослабления иммунитета, особенно в весенний период, когда мы переживаем глубокий авитаминоз. Поэтому я бы вам посоветовала пропить курсом поливитаминный комплекс. В настоящее время в нашей стране появились витаминно-минеральные комплексы, содержащие минералы в хелатной форме. Они хорошо усваиваются организмом и эффективно удовлетворяют потребность организма в микроэлементах и витаминах.
— Подскажите, пожалуйста, какие-нибудь эффективные свечи от молочницы. Потому что таблетки я пить не хочу.
— Свечей сейчас продается множество, но я не сторонница их рекомендовать. Молочница — грибок, который живет не только во влагалище. Он может жить в кишечнике, на коже, на слизистых. Свечи лечат молочницу только во влагалище. К тому же влагалище имеет складчатую структуру, поэтому возможно неравномерное распределение препарата по поверхности слизистой, что создает условия для сохранения резервуара инфекции, что может приводить к рецидивированию инфекции. Поэтому правильнее принимать препарат системного действия, который будет действовать на грибы рода кандида во всем организме.
— Мне 57 лет, уже климакс наступил. Раньше молочницы никогда не было, а теперь очень часто возникает. Ну и живу я в постоянном стрессе.
— Состояние хронического стресса ведет к снижению иммунитета в первую очередь. И это благодатная почва для размножения грибка. К тому же причин возникновения кандидозного кольпита, или молочницы, может быть множество — от смены климатического пояса, смены полового партнера до курения или пристрастия к сладкому (молочница очень любит сладкое).
— Но я от стресса своего избавиться не могу.
— Попробуйте обратиться к психотерапевту или психологу, который поможет вам справиться с вашим состоянием.
«ПРИВИВКА» ОТ МОЛОЧНИЦЫ
— Молочница уже замучила. Чуть ли не каждые два-три месяца возникает, стоит немного чихнуть.
— А анализ на ИППП сдавали?
— Сдавала, ничего не обнаружено.
— Можно попробовать такой способ приема системного препарата, который еще называют своеобразной прививкой от молочницы. Принимается одна капсула флуконазола в 150 миллиграмм один раз в неделю, но в течение 6 месяцев. Эта схема дает очень хороший эффект. И я рекомендую обсудить ее в качестве возможного лечения с вашим врачом.
— А такой длительный прием не опасен?
-. Схема лечения хронического рецидивирующего кандидоза в течение 6 месяцев рекомендована клиническими протоколами, действующими в нашей стране. Однако, повторюсь, решение должен принять ваш лечащий врач с учетом всех факторов.
— Мне 38 лет, молочница мучает последние лет шесть.
— А как вы ее диагностируете? Сами или сдаете мазок?
— Когда появляются выделения, сразу иду к врачу. Иногда говорят, что и мазок хороший.
— А анализ на ИППП сдавали?
— Да, были уреаплазмы. Я их пролечила.
— И сдавали повторный анализ?
— Через месяц. Все чисто.
— Дело в том, что многие антибиотики обладают постантибиотическим эффектом и могут в организме быть еще длительное время. И ваш результат на уреаплазмы мог быть ложноотрицательным. Я бы посоветовала вам обследоваться повторно. Есть два вида обследования — качественное и количественное. При качественном в анализе пишут, есть или нет инфекция. А количественный определяет, в каком количестве она присутствует. Уреаплазму принято лечить, если ее обнаруживают 10 в 4-й степени. Если меньше, микрофлора урогенитального тракта считается нормальной. Я бы посоветовала вам пересдать количественный анализ на уреаплазмы и, если понадобится, пролечиться повторно. И молочница должна оступить. Ведь она очень дружит с другими инфекциями и очень часто им сопутствует.
И обследуйте обязательно своего полового партнера на эти инфекции. Потому что, возможно, он от вас и вам же ее и приносит.
— За 10 лет борьбы с молочницей перепробовала все методы и способы лечения. Но как ни сдаю анализ, так каждый раз: дрожжи, дрожжи, дрожжи. Врач говорит, что они у всех есть. Но меня они ужасно мучают.
— А сколько вам лет?
— 65 лет.
— А во сколько лет начался климакс?
— Года в 54 — 55.
— И сразу вас начала мучить молочница?
— Ну да.
— Можно попробовать такой способ приема системного препарата, который еще называют своеобразной прививкой от молочницы. Принимается одна капсула флуконазола 150 миллиграмм один раз в неделю, но в течение 6 месяцев. Эта схема дает очень хороший эффект. И я рекомендую обсудить ее в качестве возможного лечения с вашим врачом.
Если такая схема не поможет, я бы посоветовала сдать иммунограмму и обратиться на прием к иммунологу. Скорее всего, у вас страдает какое-то звено иммунитета.
— Дочке 33 года и мучается от молочницы уже давно. Без конца спринцуется содой, но ничего не помогает.
— Ваша дочка снимает не только вредные бактерии, но и полезные, без которых во влагалище не будет естественной микрофлоры. К тому же во время спринцевания можно травмировать шейку матки. Ей необходимо восстановить микрофлору, а молочницу лечить системным препаратом.
Arpimed
Влияние на способность управления автомобилем и пользования механизмами
При вождении автомобиля или управления механизмами при приеме Флуконазола следует учесть, что он иногда может вызвать головокружение или судороги.
Важная информация об ингредиентах, входящих в состав Флуконазола
Флуконазол таблетки содержат краситель красный (Е-124), которое может вызывать аллергические реакции.
Как принимать Флуконазол
Флуконазол следует принимать в точности так, как предписано врачом. Если у Вас есть какие либо сомнения по поводу приема препарата, то Вам следует проконсультироваться с лечащим врачом или фармацевтом.
Принимайте таблетки внутрь в одно и то же время каждый день, запивая стаканом воды.
Рекомендуемые дозы препарата для различных инфекциях приведены ниже:
Взрослые
Заболевание | Дозировка |
Для лечения криптококкового менингита | 400 мг в первый день, затем продолжают лечение в дозе 200 мг — 400 мг один раз в сутки в течение 6-8 недель или дольше при необходимости. Иногда доза может быть увеличена до 800 мг. |
Для профилактики рецидива криптококкового менингита | 200 мг один раз в день, длительность лечения устанавливается врачом. |
Для лечения кокцидиоидомикоза | 200 мг – 400 мг один раз в день от 11 месяцев до 24 месяцев или дольше при необходимости. Иногда доза может быть увеличена до 800 мг. |
Для лечения системных грибковых инфекций, вызванных грибами рода Candida | 800 мг в первый день, а затем продолжают лечение в дозе 400 мг один раз в сутки, длительность лечения устанавливается врачом. |
Для лечения кандидоза слизистых оболочек, включая слизистые оболочки полости рта, горла и атрофический кандидоз полости рта, связанный с ношением зубных протезов. | 200 мг — 400 мг в первый день, а затем продолжают лечение доза 100 мг — 200 мг, длительность лечения устанавливается врачом. |
Для лечения кандидоза слизистых оболочек — доза зависит от локализации инфекции. | 50 мг — 400 мг один раз в день в течение 7 до 30 дней, длительность лечения устанавливается врачом. |
При профилактики рецидива молочницы слизистых оболочек, ротовой полости и горла. | 100 мг — 200 мг один раз в день или 200 мг 3 раза в неделю, если есть риск развития инфекции |
Для лечения генитального кандидоза | 150 мг однократно |
Для снижения частоты рецидивов вагинального кандидоза | 150 мг каждый третий день, всего 3 дозы (1, 4 и 7 день), а затем 1 раз в неделю в течение 6 месяцев, пока есть риск развития инфекции |
Для лечения грибковых инфекций кожи и ногтей | В зависимости от локализации 50 мг один раз в день, 150 мг раз в неделю, от 300 до 400 мг один раз в неделю в течение от 1 до 4 недель ( в случае “стопы атлета” может быть до 6 недель), для лечения грибковых инфекций ногтей лечение продолжается до тех пор, пока пораженный ноготь отпадает и заменяется новым |
Для профилактики развития инфекции, вызванной грибами рода Candida, в случае если Ваша иммунная система ослаблена и не работает должным образом | 200 мг — 400 мг один раз в день, пока есть риск развития инфекции. |
Подростки от 12 до 17 лет
Следуйте дозам, предписанным врачом. В зависимости от массы тела и возраста подростка определяется дозы для взрослых или дозы для детей являются подходящим в каждой конкретной ситуации.
Дети до 11 лет
Максимальная рекомендуемая доза у детей данной возрастной группы до 400 мг в сутки.
Доза зависит от масса тела ребенка.
Заболевание | Суточная доза |
Кандидоз полости рта и горла — доза и продолжительность лечения зависит от тяжести и локализации инфекции | 3 мг на 1 кг массы тела (6 мг на 1 кг массы тела можно принять в первый день лечения) |
Криптококковый менингит или системный кандидоз | 6 мг — 12 мг на 1 кг массы тела |
Для профилактики развития инфекции, вызванной грибами рода Candida у детей, в случае если их иммунная система ослаблена. | 3 мг — 12 мг на 1 кг массы тела |
Дети от 0 до 4 недель
Дети от 3 до 4 недель:
Применять такую же дозу, как указано выше, но через каждые 2 дня. Максимальная доза составляет 12 мг на 1 кг массы тела каждые 48 часов.
Дети младше 2 недель:
Применять такую же дозу, как указано выше, но через каждые 3 дня. Максимальная доза составляет 12 мг на 1 кг массы тела каждые 72 часа.
Пожилые
При отсутствии признаков почечной недостаточности препарат назначают в обычной дозе.
Пациенты с нарушением функции почек
Ваш лечащий врач может изменить дозу препарата, в зависимости от состояния почечной функции.
Если Вы приняли больше Флуконазола, чем Вам рекомендовано
Если Вы случайно проглотили слишком много таблеток, обратитесь к врачу или в ближайшее приемное отделение больницы. При передозировке наблюдается слуховые, зрительные, тактильные и смысловые галлюцинации и параноидальное поведение. Проводится симптоматическое лечение (в т. ч. поддерживающая терапия и промывание желудка).
Если Вы забыли принять Флуконазол
Не принимайте двойную дозу, чтобы возместить пропущенный прием.
Если Вы забыли принять очередную дозу препарата, принимайте ее сразу, как только вспомнили. Если наступило время Вашей следующей дозы, не принимайте пропущенную дозу и продолжайте прием в обычном режиме.
Если у Вас возникли дополнительные вопросы по применению Флуконазола, обратитесь к своему лечащему врачу или фармацевту.
Практические аспекты лечения рецидивирующего вульвовагинального кандидоза :: ТРУДНЫЙ ПАЦИЕНТ
Л.В. Ткаченко, Н.Д. Углова, Н.И. Свиридова
Волгоградский Государственный Медицинский Университет
В настоящее время, несмотря на большой арсенал антимикотических препаратов, проблема лечения вульвовагинального кандидоза (ВВК) не теряет своей актуальности. Учитывая высокую частоту заболевания, зачастую его хроническое и рецидивирующее течение, необходим обоснованный подход к лечению ВВК.
Вульвовагинальный кандидоз – одна из наиболее частых причин обращения женщин за медицинской помощью. Частота его за последние 10 лет почти удвоилась и составляет 30-45 % в структуре инфекционных поражений вульвы и влагалища [2, 3, 6]
По данным различных авторов от 70 до 80 % женщин репродуктивного возраста отмечают в течение жизни минимум один эпизод ВВК. До 20 % женщин являются бессимптомными носителями возбудителя. А от 5 до 7 % женщин планеты страдают рецидивирующим ВВК [5, 6].
Возбудители кандидоза – дрожжеподобные грибы рода Candida насчитывают более 180 видов. Наибольшее значение в возникновении заболевания имеет C. albicans, являясь его возбудителем в 85-90 %. затем – С. glabrata (2,7 %), С. parapsilosis (1,2 %) и Saccharomyces cerevisiae (0,4 %). В последние годы многими авторами отмечается тенденция увеличения частоты заболевания, особенно при хронических и рецидивирующих формах, вызванных другими non-albicans видами Candidа [2, 3].
Значительное учащение случаев ВВК обусловлено действием ряда предрасполагающих факторов, таких как длительный (а иногда и бесконтрольный) приём антибиотиков, кортикостероидов, оральных контрацептивов, нарушение обмена веществ и функции эндокринной системы, дисбактериоз на фоне хронических заболеваний желудочно-кишечного тракта.
В настоящее время принято различать 3 клинические формы генитального кандидоза.
1. Кандидоносительство.
2. Острый кандидозный вульвовагинит.
3. Хронический (рецидивирующий) кандидозный вульвовагинит.
Рецидивирующая форма ВВК диагностируется при наличии 4 и более эпизодов заболевания в год и наблюдается более чем у 5 % женщин репродуктивного возраста. Причину развития такой формы заболевания определить бывает крайне сложно – например, при наличии сахарного диабета или при применении препаратов, подавляющих активность иммунной системы. Как показало длительное наблюдение за пациентками с рецидивирующими формами ВВК, с использованием метода ДНК-типирования, причиной заболевания служат штаммы C. albicans, склонные к персистированию или non-albicans виды. Кроме того, за частые рецидивы данного заболевания могут быть ответственны местные вагинальные иммунные механизмы. К одному из биологических предрасполагающих факторов следует отнести уменьшение количества влагалищного экссудата, так как при этом усиливается дрожжевая колонизация [5, 6]. По мнению некоторых авторов, причиной рецидива заболевания может быть снижение чувствительности кандидозной инфекции к противогрибковым препаратам [1, 3, 5].
Патогенез рецидивирующего ВВК сложен и до настоящего времени остается недостаточно изученным. Учитывая, что при всех трёх клинических формах выделяются практически одни и те же штаммы C. albicans и non-albicans, можно предположить, что причиной развития заболевания являются особенности резистентности организма хозяина. В связи с чем, кандидоз чаще возникает на фоне состояний, изменяющих сопротивляемость макроорганизма: иммунодефицитные состояния, психоэмоциональные стрессы, приём лекарственных средств, экстрагенитальные заболевания. Особое значение в данных условиях приобретают воспалительные заболевания половых органов [5, 6].
Одной из основных особенностей хронических форм генитального кандидоза является нередкое сочетание кандидозной инфекции с бактериальной условно-патогенной флорой, обладающей высокой ферментативной и литической активностью, что создает благоприятные условия для инвазии грибов в эпителий. По мнению некоторых авторов, причина рецидивирования кроется в несостоятельности иммунного контроля организма. В частности, считается, что ключевую роль играет недостаточность локальных иммунных механизмов, опосредованных клетками иммунной системы [3, 5].
Вторая частая причина возникновения рецидивирующих форм ВВК связана с non-albicans видами возбудителя данного заболевания. Их частота увеличилась вдвое за последние 10 лет и составляет в настоящее время 5-15 % случаев данного заболевания. ВВК, вызванный вторым по распространенности возбудителем – С. glabrata, часто протекает в хронической рецидивирующей форме, т. к. микроорганизмы устойчивы к препаратам имидазолового ряда и, как следствие, неадекватной терапии заболевание принимает рецидивирующее течение. Третье место по частоте встречаемости занимает C. tropicalis, реже – C. krusei, C. parapsilosis и др. He-albicans кандидозы (НАК) относят к осложнённому грибковому поражению гениталий, потому что заболевание протекает с частыми рецидивами после неоднократного лечения азольными антимикотиками, с жалобами на зуд при незначительных выделениях из половых путей; при обнаружении сопутствующих инфекций, передаваемых половым путём; при отсутствии псевдомицелия гриба при микроскопии мазка и выделении его путём микробиологического посева с типированием Candida до вида.
В связи с выраженной тенденцией к распространению кандидоза особую важность приобретает проблема его лечения. Значительные трудности возникают при лечении хронических рецидивирующих форм кандидоза. При назначении терапии следует принимать во внимание рост устойчивости грибов рода Candida к антимикотикам (C. glabrata развивает устойчивость к флуконазолу в процессе лечения, а C. krusei – генетически устойчива к флуконазолу).
Арсенал средств специфической терапии грибковых поражений человека разнообразен и включает препараты, действующие на различных этапах жизнедеятельности и метаболизма грибов. Некоторые из них позволяют в минимально короткие сроки при минимальном проценте побочных реакций достичь высокого терапевтического эффекта. В последние годы широкое применение в лечении КВВ нашли препараты системного действия, содержащие в своем составе итраконазол.
Цель исследования: изучить эффективность применения препарата Румикоз (ОАО Щёлковский витаминный завод, Россия), активным веществом которого является итраконазол, при лечении рецидивирующего ВВК у женщин репродуктивного возраста.
Материал и методы исследования
Проведено клинико-лабораторное и инструментальное обследование 48 пациенток в возрасте от 18 до 45 лет с хроническим (рецидивирующим) ВВК. Диагноз базировался на оценке данных анамнеза, субъективных и объективных клинических признаках, результатах лабораторного обследования, проводимого до лечения и через 8-10 дней и 1 месяц после окончания лечения.
Основные методы диагностики – микроскопия мазков вагинального отделяемого в комплексе с культуральным исследованием. Микроскопия выполнялась в нативных и окрашенных по Граму препаратах.
Выделенные штаммы грибов Candida определяли на основании результатов посева на различные питательные среды (среда Сабуро, кровяной агар, ЖСА, среда Эндо).
Исследуемый материал в различных разведениях засевали на питательные среды. По числу выросших колоний (колониеобразующих единиц – КОЕ) определяли концентрацию бактерий во влагалищном содержимом (КОЕ/мл), а также проводили родовую и видовую идентификацию микроорганизмов.
Критерии оценки клинической и микробиологической эффективности:
1. Полное клиническое выздоровление и микологическая санация: отсутствие субъективных клинических симптомов, отсутствие воспалительных изменений слизистой влагалища и отрицательный результат микроскопического и культурального исследования вагинального отделяемого после завершения курса лечения.
2. Улучшение: значительное уменьшение субъективных и/или объективных клинических симптомов.
3. Рецидив: повторное появление субъективных и/или объективных симптомов вагинального кандидоза и положительный результат микроскопического и культурального исследования вагинального отделяемого в течение 2-4 недель после завершения курса лечения.
Длительность заболевания у обследованных больных составила 2,3 ± 0,6 года. Основными клиническими симптомами рецидивирующего вагинального кандидоза являлись изнуряющий зуд и дискомфортные ощущения на фоне умеренных выделений из половых путей, редко творожистого характера. Большинство пациенток (80 %) указывали усиление зуда во время сна, после водных процедур и полового акта.
При объективном осмотре обращала на себя внимание слабая гиперемия и инфильтрация слизистых оболочек, скудные беловатые пленки в виде вкраплений и островков, сухость слизистой малых и больших половых губ, слизистые оболочки их выглядели атрофичными. У двух пациенток с длительным анамнезом (более 5 лет) отмечался кандидоз паховых складок и промежности.
Диагноз кандидоза установлен на основании наличия клинических проявлений и обнаружения в вагинальном отделяемом более 103 КОЕ/мл дрожжеподобных грибов у всех 48 пациенток.
Выявлено, что у подавляющего числа пациенток с хроническим рецидивирующим КВВ – 42 (87,5 %) показатели нормальной микрофлоры были существенно снижены (число лактобактерий не превышало 102 КОЕ/мл). У 72,9 % больных высевались дрожжеподобные грибы рода C. albicans, у 14,6 % – С. glabrata, у 6,3 % – C. krusei, у 4,1 % – C. tropicalis, у 2,1 % – C. parapsilosis (рисунок).
Наряду с этим у всех обследованных женщин определялась сопутствующая условно-патогенная или патогенная бактериальная микрофлора (табл. 1).
Чаще всего высевался условно-патогенный эпидермальный стафилококк – 41,7 %, у 12,8 % пациенток определялся патогенный золотистый стафилококк и у 2,8 % – патогенный стрептококк (S. руоgenes). Условно-патогенные представители кишечной группы (Е. coli, К. pneumoniae, P. vulgaris) были идентифицированы всего у 27 % больных, у 6,2 % женщин из влагалища выделена синегнойная палочка.
Таким образом, у женщин с рецидивирующими формами кандидоза выделенная бактериальная флора отличалась достаточным разнообразием, что требовало проведения дополнительного лечения.
В последние годы широкое применение в лечении ВВК нашел препарат Румикоз (итраконазол), относящийся к новому классу триазольных соединений. Он угнетает биосинтез стеролов мембраны грибов, связывает группу зависимого от цитохрома Р-450 фермента ланостерол-14-деметилазы грибковой клетки, нарушает синтез эргостерина, в результате чего ингибируется рост грибов. Итраконазол активен в отношении всех видов Candidа.
Схема лечения хронического рецидивирующего кандидозного вульвовагинита состояла в пероральном назначении препарата Румикоз 200 мг (по 2 капсулы) однократно в день в течение 3 дней. Учитывая, что при рецидивирующем кандидозе у большинства больных рецидив возникает за несколько дней до менструации, противорецидивная терапия заключалась в дополнительном приёме препарата за 3 дня до менструации в течение трёх последующих менструальных циклов (табл. 2)
Эффективность лечения ВВК устанавливали на основании результатов тех же клинико-лабораторных тестов через 8-10 дней и через 1 месяц после окончания трёх курсов терапии.
Улучшение состояния большинство пациенток отметили уже на 3-4 день от начала лечения: уменьшилось количество выделений, а также зуд, жжение в области гениталий. Анализ результатов клинико-микробиологического обследования, проведенного через 8-10 дней после завершения лечения у больных с хроническим ВВК, позволил диагностировать клиническое выздоровление и элиминацию С. albicans у 91,6 % пациенток.
Было отмечено, что дрожжевые грибы в небольшом количестве (101-102 КОЕ/мл) высевались у 8,4 % женщин с рецидивирующим кандидозом, у остальных – посевы на грибы были отрицательными. Побочных явлений не наблюдалось.
Показано, что после проведённого лечения количественные показатели бактериальной микрофлоры достоверно снижались, что сопровождалось возрастанием во влагалище количества лактобактерий, при этом клинические проявления кандидоза, как правило, отсутствовали или были минимальными.
При очередном контрольном обследовании через 1 месяц после завершения лечения у 91,6 % пациенток наблюдалась микологическая санация и полное клиническое выздоровление.
Выводы
Предложенная схема лечения хронического рецидивирующего вульвовагинального кандидоза – Румикоз в дозе 200 мг (2 капсулы) однократно в сутки в течение 3-х дней, последовательно в течение 3-х менструальных циклов – является наиболее эффективной, так как позволяет в 91,6 % случаев предотвратить рецидив инфекции.
Учитывая высокую эффективность (91,6 %), хорошую переносимость, минимум побочных реакций, быстроту купирования симптомов, удобство применения, а также доступную цену препарата, данные схемы терапии можно рекомендовать для лечения хронического рецидивирующего ВВК у женщин вне беременности и лактации.
Литература
1. Байрамова Г.Р., Прилепская В.Н. Кандидозная инфекция в акушерстве и гинекологии // Provisorum 2002; 1: 3: 20-21.
2. Mardh P.A., Tchoudomirova К., Elshibly S., Hellberg D. Symptoms and sings in single and mixed genital infections // Int J Gynecol Obstet 1996; 63: 145-152.
3. Kukner S., Ergin T., Cicek N., Ugur M., Yesilyurt H., Gokmen J. Treatment of vaginitis // Int J Gynecol Obstet 1996; 52: 43-47.
4. Sharma J.B., Buckshee K., Gulati N. Oral ketoconazole and miconazol vaginal pessary treatment for vaginal candidosis // Aust NZJ Obstet Gynaecol 1991; 31: 276-278.
5. Sobel J.D., Chaim W. Vaginal microbiology of women with acute recurrent vulvovaginal candidiasis // J Clin Micro biol 11996; 34: 2497-2499.
6. Ткаченко Л.В., Углова Н.Д., Жукова С.И. Эффективные схемы лечения острого и рецидивирующего кандидозного вульвовагинита // РМЖ 2003; 11: 16.
Лечение вульвовагинального кандидоза: анализ зарубежных рекомендаций
Статья в формате PDF.
Вульвовагинальный кандидоз (ВВК) представляет собой инфекционное поражение слизистой оболочки вульвы и влагалища, которое вызвано грибами рода Candida и ежегодно развивается у миллионов женщин во всем мире. Считается, что до 75% женщин переносят как минимум один эпизод неосложненного ВВК в тот или иной период своей жизни, а 40-45% – два эпизода или более (J.D. Sobel, 2007). Хотя основным возбудителем ВВК на сегодня является Candida albicans, в последние годы все чаще в качестве причины ВВК идентифицируют другие виды грибов рода Candida (Candida non-albicans), в частности Candida glabrata (B. Goncalves et al., 2015). Клиническое значение этого факта заключается в том, что грибы Candida non-albicans характеризуются большей резистентностью к противогрибковым препаратам первой линии (А.Л. Тихомиров, Ч.Г. Олейник, 2009; M. Ilkit, A.B. Guzel, 2011).
Выделяют несколько факторов, связанных с состоянием организма женщины, предрасполагающих к развитию ВВК. К ним относят беременность, неконтролируемое течение сахарного диабета, иммуносупрессию, применение антибиотиков и глюкокортикоидов, а также генетическую предрасположенность. Факторами риска развития ВВК, связанными с особенностями образа жизни женщины, являются использование оральных контрацептивов, внутриматочных спиралей, спермицидов и презервативов, а также некоторые особенности гигиены и сексуального поведения.
Безусловно, среди перечисленных факторов риска особого внимания акушеров-гинекологов требует беременность – физиологическое состояние организма женщины, которое, тем не менее, предрасполагает к развитию клинически манифестного ВВК. Это обусловлено, прежде всего, характерными для беременности иммунологическими и гормональными изменениями, а также повышенной вагинальной продукцией гликогена в этот период. Как свидетельствуют данные микробиологических исследований, грибы рода Candida колонизируют влагалище без развития соответствующей клинической симптоматики как минимум у 20% женщин, а при беременности этот показатель возрастает до 30%. В последнее время также появляются интересные данные о том, что ВВК во время беременности может быть ассоциирован с повышением риска таких осложнений, как преждевременный разрыв плодных оболочек и преждевременные роды, хориоамнионит и врожденный кандидоз кожи у новорожденных (T.J. Aguin, J.D. Sobel, 2015). Большинство эпизодов симптомного ВВК развивается во время II и III триместров беременности. Выбор средств для его лечения представляет собой весьма ответственную задачу, поскольку в данной клинической ситуации врач должен, с одной стороны, избежать системного воздействия лекарственных средств на плод, а с другой – обеспечить быстрое купирование симптомов заболевания и эффективную санацию влагалища от грибов рода Candida.
Основными клиническими проявлениями ВВК являются густые, белые, творожистые выделения с кисловатым запахом, зуд и жжение в области наружных половых органов, отек и гиперемия слизистой оболочки вульвы и влагалища, дизурия и диспареуния. При остром ВВК зуд в большинстве случаев достигает большой интенсивности, нарушая сон и отдых пациентки, приводя к формированию бессонницы и неврозов.
Согласно современной классификации, выделяют следующие формы ВВК (В.Н. Серов, 2014):
- острый;
- хронический: рецидивирующий (≥4 эпизодов в течение 12 мес) и персистирующий.
По видам течения выделяют неосложненный и осложненный ВВК.
Неосложненный ВВК подразумевает:
- единичные или редкие случаи;
- легкое или среднетяжелое течение;
- вызванный Candida albicans;
- без нарушений иммунитета у пациентки.
Осложненный ВВК диагностируют в следующих случаях:
- при рецидиве;
- при тяжелых формах;
- при инфицировании Candida non-albicans;
- при сопутствующих состояниях: декомпенсированном сахарном диабете, других тяжелых заболеваниях, беременности, иммуносупрессии.
Лечение проводится тем пациенткам с жалобами и клиническими симптомами, у которых диагноз ВВК подтвержден обнаружением Candida spp. в ходе лабораторных исследований. Для этиотропного лечения ВВК используют как системные, так и местные противогрибковые препараты различных групп, в основном полиенового, имидазолового либо триазолового ряда. В настоящее время в арсенале акушеров-гинекологов имеется широкий спектр противогрибковых препаратов, показанных для лечения пациенток с ВВК и представленных в различных лекарственных формах. Выбор схем лечения и работу практикующих врачей существенно облегчает наличие клинических руководств по тем или иным проблемам и заболеваниям, основанных на данных доказательной медицины. Поэтому важно проанализировать современные рекомендации по лечению пациенток с ВВК, принятые в развитых странах мира.
Европейский Союз – рекомендации IUSTI/ВОЗ (2011)
Лечение ВВК подробно рассматривается в Европейских рекомендациях по ведению пациенток с патологическими выделениями из влагалища, изданных Международным союзом по борьбе с инфекциями, передающимися половым путем (International Union against Sexually Transmitted Infections, IUSTI), и ВОЗ в 2011 г. (Sherrard J., Donders G., White D. European (IUSTI/WHO) Guideline on the Management of Vaginal Discharge, 2011). В данном документе указано, что противогрибковые средства для интравагинального введения и пероральные препараты обеспечивают одинаковую эффективность лечения при ВВК. Лечение препаратами, являющимися производными азола, приводит к купированию симптомов и получению отрицательных результатов культурального исследования у 80-90% пациенток после завершения курса терапии (независимо от того, применялся препарат перорально или местно). В целом стандартные препараты для однократного перорального приема столь же эффективны, как и более длительные курсы. Доказано, что при эпизоде тяжелого симптомного ВВК с точки зрения купирования симптомов более эффективен повторный прием флуконазола в дозе 150 мг через 3 дня после первого его приема.
В Европейских рекомендациях по ведению пациенток с патологическими выделениями из влагалища (2011) указаны следующие противогрибковые препараты, рекомендованные к применению с целью лечения ВВК:
- пероральные препараты:
– флуконазол 150 мг однократно;
– итраконазол 200 мг 2 р/сут – 1 день.
- препараты, предназначенные для интравагинального введения:
– клотримазол в лекарственной форме вагинальных таблеток 500 мг 1 р/сут или 200 мг 1 р/сут в течение 3 дней;
– миконазол (вагинальные овули) 1200 мг однократно или 400 мг 1 р/сут в течение 3 дней;
– эконазол в форме вагинального пессария 150 мг однократно.
В рекомендациях указано, что нет убедительных свидетельств в пользу того, что местное лечение слизистой оболочки вульвы обеспечивает какое-либо дополнительное преимущество помимо интравагинального лечения, хотя некоторые пациентки с ВВК отдают ему предпочтение. В клинической ситуации, когда ВВК сопровождается выраженным зудом, достичь более быстрого симптоматического облегчения можно с помощью нанесения на слизистую оболочку топических препаратов, содержащих гидрокортизон. Определенную пользу может принести дополнительное использование увлажняющих кремов (эмолиентов) у пациенток, которые получают системную терапию пероральными противогрибковыми средствами. Они доступны по цене и редко вызывают реакции раздражения со стороны слизистой оболочки.
Во время беременности допускается применение только местных противогрибковых препаратов. Нистатин, не являющийся производным азола (представляет собой противогрибковое средство полиенового ряда), обеспечивает излечение инфекции, вызванной грибами рода Candida, в 70-90% случаев, но он может быть полезен у женщин со сниженной чувствительностью к препаратам азолового ряда. Доза в лекарственной форме пессария составляет 100 000 ЕД (1-2 пессария на ночь в течение 14 ночей). Однако этот препарат доступен не во всех европейских странах.
При хроническом ВВК, вызванном C. glabrata, требуется более длительный курс лечения. Первой линией терапии является применение нистатина в течение 21 дня и местное применение флуцитозина (в монотерапии или в комбинации с топическим амфотерицином). Также может использоваться борная кислота в форме вагинальных суппозиториев 600 мг в сутки в течение 14-21 дня. Ответ на лечение следует оценивать на основании данных культурального исследования, поскольку для достижения симптоматического ответа иногда может потребоваться несколько месяцев.
При лечении рецидивирующего ВВК (≥4 симптомных эпизодов в год) важная роль отводится исключению факторов риска (например, сахарный диабет, иммунодефицит, терапия глюкокортикоидами, частое использование антибиотиков). Рекомендуется первоначальное интенсивное лечение в течение 10-14 дней, а затем проведение поддерживающей терапии (еженедельно в течение 6 мес). Поскольку типичной проблемой при рецидивирующем ВВК является дерматит/экзема наружных половых органов, рекомендуется нанесение на сухую кожу этой области увлажняющего крема, который затем смывается и выступает в качестве замены мылу. Определенную пользу при рецидивирующем ВВК может принести подавление овуляции с помощью прогестинов.
Соединенные Штаты Америки – рекомендации CDC (2015)
В 2015 г. в США Центром по контролю и профилактике заболеваний (Centers for Disease Control and Prevention, CDC) были выпущены обновленные Рекомендации по лечению заболеваний, передающихся половым путем (Workowski K.A., Bolan G.A. MMWR Recomm Rep 2015; 64). Отдельный раздел в этом документе посвящен ВВК. Согласно данным рекомендациям при неосложненном ВВК следует использовать короткий курс лечения местными противогрибковыми препаратами, применяемыми однократно или в течение 1-3 дней. При этом в рекомендациях подчеркивается, что местные противогрибковые препараты, являющиеся производными азола, более эффективны при неосложненном ВВК, чем нистатин. Лечение производными азола приводит к купированию симптоматики и получению отрицательных результатов культурального исследования у 80-90% пациенток, завершивших курс терапии.
Вместе с тем в рекомендациях отмечается, что кремы и суппозитории представляют собой лекарственные формы на масляной основе, вследствие чего они могут повышать вероятность нарушения целостности латексных презервативов и диафрагм. Женщины, у которых симптомы персистируют после применения безрецептурного препарата или отмечается рецидив заболевания в течение 2 мес после лечения ВВК, должны быть тщательно обследованы клинически и микробиологически, поскольку ненадлежащее использование безрецептурных противогрибковых препаратов может привести к задержкам в лечении вульвовагинитов другой этиологии и, соответственно, к неблагоприятным исходам.
Патогенез рецидивирующего ВВК изучен недостаточно; у большинства таких пациенток отсутствуют очевидные предрасполагающие факторы либо фоновые заболевания. У 10-20% женщин с рецидивирующим ВВК при культуральном исследовании обнаруживается C. glabrata и другие виды грибов Candida non-albicans, которые менее чувствительны к традиционной противогрибковой терапии, чем C. albicans.
При каждом отдельном эпизоде рецидивирующего ВВК, вызванного C. albicans, отмечается эффективный ответ на короткий курс терапии пероральными или местными препаратами азолового ряда. Однако для поддержания клинического и микологического контроля некоторые специалисты рекомендуют применять более длительную начальную терапию (местная терапия в течение 7-14 дней или пероральный прием флуконазола в дозе 100, 150 или 200 мг каждые 3 суток до достижения в целом 3 доз, то есть на 1, 4 и 7 дни лечения), чтобы достичь микологической ремиссии до начала режима поддерживающей противогрибковой терапии.
Первой линией поддерживающего лечения при рецидивирующем ВВК является пероральный прием флуконазола (в дозе 100, 150 или 200 мг) еженедельно в течение 6 мес. Если применение такого режима поддерживающей терапии невозможно, может рассматриваться интермиттирующее применение местных противогрибковых препаратов. Супрессивная поддерживающая терапия достаточно эффективна в снижении частоты рецидивирования ВВК, однако у 30-50% пациенток возникает рецидив после ее прекращения.
Тяжелый кандидозный вульвовагинит (сопровождается распространенной эритемой вульвы, отеком, экскориациями и образованием трещин) ассоциирован с более низкой частотой клинического ответа у пациенток, получавших короткие курсы местной или пероральной терапии. В такой ситуации рекомендуется применение топического препарата азолового ряда в течение 7-14 дней или пероральный прием флуконазола 150 мг в виде двух последовательных доз (вторая доза через 72 ч после начальной).
Оптимальный режим лечения ВВК, вызванного грибами Candida non-albicans, не установлен. Варианты лечения включают увеличение продолжительности терапии (7-14 дней) с использованием в качестве средств первого выбора пероральных или местных препаратов азолового ряда (но не флуконазола). При рецидиве заболевания рекомендуется интравагинальное введение борной кислоты в дозе 600 мг в форме желатиновых капсул 1 р/сут в течение 2 недель. Частота клинического излечения и микробиологической эрадикации при применении этого режима лечения составляет около 70%.
В отношении лечения ВВК во время беременности в рекомендациях CDC прямо указано, что у беременных рекомендуется использование только местных препаратов азолового ряда в течение 7 дней.
Германия – рекомендации DGGG, AGII и DDG (2015)
В 2015 г. Немецким обществом акушеров-гинекологов (DGGG), Рабочей группой по инфекциям и иммунологии в акушерстве и гинекологии (AGII) и Немецким дерматологическим обществом (DDG) были разработаны Рекомендации по диагностике и лечению ВВК (кроме хронического кандидоза кожных покровов и слизистых оболочек; Mendling W., Brasch J., Cornely O.A. Guideline: vulvovaginal candidosis (AWMF 015/072), S2k (excluding chronic mucocutaneous candidosis). Mycoses. 2015 Mar; 58 Suppl 1:1-15). В них рассмотрено большое количество традиционных схем и альтернативных методов лечения ВВК. Подчеркивается, что даже при высоком грибковом числе бессимптомная вагинальная колонизация не требует назначения лечения при условии, что пациентка является иммунокомпетентной и не страдает хроническим рецидивирующим ВВК. Острый ВВК немецкие эксперты рекомендуют лечить с применением местных препаратов – полиенов (нистатин), имидазолов (клотримазол, миконазол, эконазол, фентиконазол) или циклопироксоламина (табл. 1).
Как видно из таблицы, на фармацевтическом рынке Германии доступен широкий спектр вагинальных суппозиториев и кремов в различных дозировках, которые при назначении рекомендованным курсом (1-7 дней) считаются безопасными для пациенток. Также возможна пероральная терапия триазолами – флуконазолом или итраконазолом. Показатели микологического и клинического излечения для разных препаратов у небеременных пациенток практически не отличаются и составляют примерно 85% через 1-2 недели и 75% через 4-6 недель после лечения.
У беременных с ВВК имидазолы демонстрируют значительно более высокую эффективность по сравнению с полиенами. Интересно, что в немецком руководстве рекомендуется профилактическое лечение бессимптомной колонизации влагалища Candida в последние 6 недель беременности с целью предотвращения колонизации и последующего инфицирования новорожденного. После внедрения этой рекомендации частота молочницы и пеленочного дерматита в первые 4 недели жизни снизилась с 10 до 2%. Кроме того, в серии ретроспективных и одном проспективном исследованиях наблюдалось значительное снижение частоты преждевременных родов после интравагинальной терапии клотримазолом в I триместре беременности.
При хроническом рецидивирующем ВВК, вызванном C. albicans, с целью профилактики рецидивов рекомендуется местная или системная поддерживающая терапия. Интравагинальный клотримазол 500 мг, пероральный кетоконазол 100 мг и пероральный флуконазол 150 мг обеспечивают сопоставимую эффективность.
Канада – рекомендации SOGC (2015)
В марте 2015 г. в Journal of Obstetrics and Gynaecology of Canadа было опубликовано Клиническое руководство Общества акушеров и гинекологов Канады (SOGC) по скринингу и лечению трихомониаза, ВВК и бактериального вагиноза (van Schalkwyk J., Yudin M.H. Vulvovaginitis: Screening for and Management of Trichomoniasis, Vulvovaginal Candidiasis and Bacterial Vaginosis J Obstet Gynaecol Can 2015; 37(3): 266-274). Канадские эксперты солидарны со своими европейскими и американскими коллегами в том, что лечение ВВК необходимо проводить только при наличии клинических симптомов. Выявление дрожжевых грибов во влажном анатомическом препарате, окрашенном по Граму мазке/культуре или в мазке по Папаниколау при отсутствии ассоциированных симптомов не требует проведения терапии. Информация о вариантах лечения и дозирования лекарственных препаратов, применяемых в терапии неосложненного ВВК, рецидивирующего ВВК и ВВК, вызванного штаммами Candida non-albicans, представлена в таблице 2 (M. Nurbai et al., 2007; J.D. Sobel et al., 2004; P.G. Pappas et al., 2004; S. Guaschino et al., 2001; J.D. Sobel et al., 1986; A.C. Roth et al., 1990).
Для лечения ВВК у беременных эксперты SOGC рекомендуют применять только местные азолы. Может потребоваться наружное нанесение кремов на основе имидазола и введение интравагинальных суппозиториев вплоть до 14 дней. Также могут понадобиться повторные курсы лечения. Во время беременности следует избегать перорального приема флуконазола, поскольку это может повышать риск формирования тетрады Фалло у плода (D. Molgaard-Nielsen et al., 2013). Безопасность перорального приема флуконазола во II и III триместрах беременности не изучалась. Интравагинальное введение борной кислоты было ассоциировано с более чем 2-кратным повышением риска врожденных пороков развития плода при использовании в течение первых 4 мес беременности (N. Acs et al., 2006), поэтому на данном сроке гестации его рекомендуется избегать.
***
Таким образом, на сегодняшний день накоплена достаточная доказательная база в отношении значительного количества противогрибковых препаратов, которые позволяют эффективно лечить женщин с различными формами ВВК, в том числе во время беременности. За исключением несущественных различий, связанных с особенностями лекарственных средств, представленных в том или ином регионе, в целом в развитых странах мира приняты согласованные алгоритмы лечебных вмешательств. При анализе рекомендаций по диагностике и лечению ВВК, действующих в разных странах, обращает на себя внимание возможность широкого применения местных противогрибковых препаратов в различных лекарственных формах в качестве терапии первой линии. Это обусловлено тем, что местные препараты для терапии ВВК создают высокую концентрацию на слизистой оболочке и обеспечивают быстрое купирование клинических симптомов. Также следует отметить, что назначение местных противогрибковых препаратов является безальтернативным вариантом лечения беременных с ВВК, поскольку ни в одном современном руководстве не рекомендуется использование в этой особой популяции пациенток системных противогрибковых средств, предназначенных для перорального приема. Надеемся, что при ведении пациенток с ВВК практикующие гинекологи будут чаще обращаться к международным клиническим рекомендациям с целью принятия оптимальных и обоснованных клинических решений.
Подготовила Елена Терещенко
Тематичний номер «Гінекологія, Акушерство, Репродуктологія» № 1 (21) березень 2016 р.СТАТТІ ЗА ТЕМОЮ Акушерство/гінекологія
13.06.2021 Акушерство/гінекологія Уніфікований клінічний протокол первинної, вторинної (спеціалізованої), третинної (високоспеціалізованої) медичної допомоги*Гіперплазія ендометрія (далі – ГЕ) – це патологічна проліферація залоз ендометрія зі збільшенням співвідношення залоз до строми у порівнянні з нормальним проліферативним ендометрієм. Хвороба може розвиватися у жінок практично будь-якого віку, але частіше за все у пізньому репродуктивному періоді. Основним клінічним проявом гіперплазії ендометрія є аномальні маткові кровотечі (далі – АМК). До них належать надмірні менструальні кровотечі, кровотечі між менструаціями, нерегулярні кровотечі, проривні кровотечі на фоні менопаузальної гормональної терапії (далі – МГТ) та кровотечі у постменопаузі. …
13.06.2021 Акушерство/гінекологія Роль пробіотиків у персоніфікованій медицині майбутнього: від перинатального менеджменту до геронтологічного супроводуУ часи розвитку науки та медицини існує безліч загадок, пов’язаних з організмом людини. Однією з них є наша мікрофлора, яка, залишаючись невидимою оку, важить більше двох кілограмів і налічує близько ста мільярдів клітин. Розібратись у функціях мікрофлори організму жінки, її складі, впливі на перебіг вагітності, а також у важливій ролі пробіотиків у корекції складу мікробіоти та підтриманні її балансу допомогли слухачам III Міжнародного конгресу для лікарів про корисні мікроорганізми «PRO І PRE BIOTIC 2021» фахівці ДУ «Інститут педіатрії, акушерства і гінекології ім. акад. О. М. Лук’янової НАМН України»….
13.06.2021 Акушерство/гінекологія Ведення жінок із ВТЕ під час пандемії COVID‑19: від оцінки ризику до керівних принципів тромбопрофілактикиВенозний тромбоемболізм (ВТЕ), що включає тромбоз глибоких вен (ТГВ) та тромбоемболію легеневої артерії (ТЕЛА), є серйозним ускладненням вагітності й післяпологового періоду. Це не тільки погіршує якість життя, а й може призвести до стійкої втрати працездатності та смерті жінки. Пандемія COVID‑19 стала додатковим фактором ризику розвитку ВТЕ під час вагітності. Ці надзвичайно актуальні проблеми висвітлили у своїх доповідях учасники третього вебінару, що відбувся наприкінці березня. Метою заходу було створення дискусійного майданчика за участю світових експертів для обговорення важливих тем у сфері ВТЕ. …
13.06.2021 Акушерство/гінекологія Сучасний менеджмент ендометріозу з довготривалою ефективністюУ сучасній гінекології ендометріоз є досить поширеною патологією серед жінок репродуктивного віку, тому правильний підхід до лікування є найважливішою складовою в подоланні цієї проблеми. У рамках науково-практичного симпозіуму «Endometriosis networking: від історії до сучасної тактики менеджменту», що відбувся 30 березня за підтримки компанії Naari, учасниками заходу було розглянуто актуальність проблеми ендометріозу та запропоновано раціональну тактику медикаментозного лікування, спрямовану на збереження репродуктивного здоров’я. …
Флуконазол (пероральный путь) Использование по назначению
Использование по назначению
Информация о лекарствах предоставлена: IBM Micromedex
Принимайте это лекарство точно так, как предписано вашим доктором. Не принимайте больше, не принимайте чаще и не принимайте дольше, чем прописал врач. Это может увеличить вероятность побочных эффектов.
Это лекарство должно поставляться с листовкой с информацией для пациента. Внимательно прочтите эти инструкции и следуйте им. Спросите своего врача, если у вас есть какие-либо вопросы.
Продолжайте использовать это лекарство в течение всего периода лечения, даже если вы почувствуете себя лучше после первых нескольких доз. Ваша инфекция может не исчезнуть, если вы перестанете использовать лекарство слишком рано.
Вы можете принимать это лекарство с пищей или без нее.
Хорошо встряхивайте жидкость для перорального применения перед каждым использованием. Отмерьте лекарство с помощью мерной ложки с маркировкой, орального шприца или чашки с лекарством. В обычной домашней чайной ложке может не оказаться нужного количества жидкости.
Дозирование
Доза этого лекарства будет разной для разных пациентов.Следуйте указаниям врача или указаниям на этикетке. Следующая информация включает только средние дозы этого лекарства. Если ваша доза отличается, не меняйте ее, если это вам не скажет врач.
Количество лекарства, которое вы принимаете, зависит от его силы. Кроме того, количество доз, которые вы принимаете каждый день, время между дозами и продолжительность приема лекарства зависят от медицинской проблемы, для которой вы принимаете лекарство.
- Для пероральных лекарственных форм (суспензия или таблетки):
- При криптококковом менингите:
- Взрослые? 400 миллиграммов (мг) в первый день, а затем 200 мг один раз в день в течение как минимум 10-12 недель. Ваш врач может изменить вашу дозу по мере необходимости.
- Дети от 6 месяцев до 13 лет? Доза зависит от массы тела и должна быть определена вашим врачом. Доза обычно составляет 12 миллиграммов (мг) на килограмм (кг) массы тела в первый день, а затем 6 мг на кг массы тела один раз в день в течение как минимум 10–12 недель.
- Дети младше 6 месяцев? Использование и доза должны определяться вашим доктором.
- При кандидозе пищевода:
- Взрослые? 200 миллиграммов (мг) в первый день, а затем 100 мг один раз в день в течение как минимум 3 недель. При необходимости врач может увеличить дозу.
- Дети от 6 месяцев до 13 лет? Доза зависит от массы тела и должна быть определена вашим врачом.Доза обычно составляет 6 миллиграммов (мг) на килограмм (кг) массы тела в первый день, а затем 3 мг на кг массы тела один раз в день в течение как минимум 3 недель.
- Дети младше 6 месяцев? Использование и доза должны определяться вашим доктором.
- При кандидозе ротоглотки:
- Взрослые? 200 миллиграммов (мг) в первый день, а затем 100 мг один раз в день в течение как минимум 2 недель.
- Дети от 6 месяцев до 13 лет? Доза зависит от массы тела и должна быть определена вашим врачом.Доза обычно составляет 6 миллиграммов (мг) на килограмм (кг) массы тела в первый день, а затем 3 мг на кг массы тела один раз в день в течение как минимум 2 недель.
- Дети младше 6 месяцев? Использование и доза должны определяться вашим доктором.
- При других инфекциях, которые могут возникать в разных частях тела:
- Взрослые? Дозы до 400 миллиграммов (мг) в день.
- Дети от 6 месяцев до 13 лет? Доза зависит от массы тела и должна быть определена вашим врачом.Доза обычно составляет от 6 до 12 миллиграммов (мг) на килограмм (кг) веса тела в день.
- Дети младше 6 месяцев? Использование и доза должны определяться вашим доктором.
- Для профилактики кандидоза при трансплантации костного мозга:
- Взрослые? 400 миллиграммов (мг) один раз в день.
- Дети? Использование и доза должны определяться вашим доктором.
- При инфекциях мочевыводящих путей или перитоните:
- Взрослые? От 50 до 200 миллиграммов (мг) в день.
- Дети? Использование и доза должны определяться вашим доктором.
- При вагинальном кандидозе:
- Взрослые? 150 миллиграммов (мг) один раз в день.
- Дети? Использование и доза должны определяться вашим доктором.
- При криптококковом менингите:
Пропущенная доза
Если вы пропустите прием этого лекарства, примите его как можно скорее. Однако, если пришло время для следующей дозы, пропустите пропущенную дозу и вернитесь к своему обычному графику дозирования.Не принимайте двойные дозы.
Хранилище
Хранить в недоступном для детей месте.
Не храните устаревшие лекарства или лекарства, которые больше не нужны.
Спросите у лечащего врача, как следует утилизировать любое лекарство, которое вы не используете.
Храните лекарство в закрытом контейнере при комнатной температуре, вдали от источников тепла, влаги и прямого света. Беречь от замерзания.
Смешанную жидкость для перорального применения следует хранить в холодильнике или при комнатной температуре и использовать в течение 14 дней.Не мерзни.
Последнее обновление частей этого документа: 1 мая 2021 г.
Авторские права © IBM Watson Health, 2021 г. Все права защищены. Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях.
.
ДИФЛУКАН® ТАБЛЕТКА, Дозировка и введение в суспензии (Флуконазол ТАБЛЕТКА, ПОДВЕСКА) | Медицинская информация Pfizer
Разовая доза
Вагинальный кандидоз
Рекомендуемая доза DIFLUCAN при вагинальном кандидозе составляет 150 мг в виде разовой пероральной дозы.
Многократная доза
ПОСКОЛЬКУ ОРАЛЬНОЕ ПОГЛОЩЕНИЕ БЫСТРО И ПОЧТИ ПОЛНОЕ, ЕЖЕДНЕВНАЯ ДОЗА ДИФЛУКАНА (ФЛУКОНАЗОЛА) ТАК ЖЕ ДЛЯ ОРАЛЬНОГО (ТАБЛЕТКИ И СУСПЕНЗИЯ) И ВНУТРИВЕННОГО ВВЕДЕНИЯ. Как правило, в первый день терапии рекомендуется ударная доза, в два раза превышающая суточную, чтобы ко второму дню терапии концентрация в плазме крови была близка к стабильной.
Суточная доза DIFLUCAN для лечения инфекций, отличных от вагинального кандидоза, должна основываться на инфекционном организме и реакции пациента на терапию.Лечение следует продолжать до тех пор, пока клинические параметры или лабораторные исследования не покажут, что активная грибковая инфекция не исчезла. Неадекватный период лечения может привести к рецидиву активной инфекции. Пациентам со СПИДом и криптококковым менингитом или рецидивирующим ротоглоточным кандидозом обычно требуется поддерживающая терапия для предотвращения рецидива.
Кандидоз ротоглотки
Рекомендуемая доза DIFLUCAN при кандидозе ротоглотки составляет 200 мг в первый день, а затем 100 мг один раз в день.Клинические признаки кандидоза ротоглотки обычно проходят в течение нескольких дней, но лечение следует продолжать не менее 2 недель, чтобы снизить вероятность рецидива.
Кандидоз пищевода
Рекомендуемая доза DIFLUCAN при кандидозе пищевода составляет 200 мг в первый день, а затем 100 мг один раз в день. Могут использоваться дозы до 400 мг / день на основании медицинской оценки реакции пациента на терапию. Пациентов с кандидозом пищевода следует лечить не менее трех недель и не менее двух недель после исчезновения симптомов.
Системные инфекции Candida
Для системных инфекций Candida, включая кандидемию, диссеминированный кандидоз и пневмонию, оптимальная терапевтическая дозировка и продолжительность терапии не установлены. В открытых несравнительных исследованиях с участием небольшого числа пациентов использовались дозы до 400 мг в день.
Инфекции мочевыводящих путей и перитонит
Для лечения инфекций мочевыводящих путей и перитонита Candida в открытых несравнительных исследованиях с участием небольшого числа пациентов использовались суточные дозы от 50 до 200 мг.
Криптококковый менингит
Рекомендуемая доза для лечения острого криптококкового менингита составляет 400 мг в первый день, а затем 200 мг один раз в день. Может использоваться дозировка 400 мг один раз в день на основании медицинской оценки реакции пациента на терапию. Рекомендуемая продолжительность лечения для начальной терапии криптококкового менингита составляет от 10 до 12 недель после того, как цереброспинальная жидкость станет отрицательной. Рекомендуемая дозировка DIFLUCAN для подавления рецидива криптококкового менингита у пациентов со СПИДом составляет 200 мг один раз в сутки.
Профилактика у пациентов, перенесших трансплантацию костного мозга
Рекомендуемая суточная доза DIFLUCAN для профилактики кандидоза у пациентов, перенесших трансплантацию костного мозга, составляет 400 мг один раз в день. Пациентам, у которых ожидается тяжелая гранулоцитопения (менее 500 нейтрофилов / мм3), следует начинать профилактику DIFLUCAN за несколько дней до ожидаемого начала нейтропении и продолжать в течение 7 дней после того, как количество нейтрофилов поднимется выше 1000 клеток / мм3.
Вульвовагинальный кандидоз — Рекомендации по лечению ЗППП, 2015 г.
VVC обычно вызывается C. albicans , но иногда может быть вызвано другими Candida sp. или дрожжи. Типичные симптомы ВВК включают зуд, болезненность влагалища, диспареунию, внешнюю дизурию и аномальные выделения из влагалища. Ни один из этих симптомов не является специфическим для ВВК. По оценкам, у 75% женщин будет хотя бы один эпизод ВВК, а у 40–45% — два или более эпизода.На основании клинической картины, микробиологии, факторов хозяина и реакции на терапию ВВК можно классифицировать как неосложненный или сложный (вставка 3). Приблизительно у 10–20% женщин наблюдается осложненный ВВК, требующий особого диагностического и терапевтического вмешательства.
Несложный ВВЦ- Спорадически или нечасто VVC
И - VVC от легкой до средней
И - Вероятно, Candida albicans
И - Женщины без иммунодефицита
- Рецидивирующий ВВЦ
ИЛИ - Тяжелая ВВЦ
ИЛИ - Кандидоз Nonalbicans
OR - Женщины с диабетом, иммунодефицитными состояниями (например,g., ВИЧ-инфекция), истощение или иммуносупрессивная терапия (например, кортикостероиды)
Сокращение: ВИЧ = вирус иммунодефицита человека; ВВК = кандидозный вульвовагинит.
Несложный ВВЦ
Рекомендации по диагностике
Диагноз Candida вагинит предполагают клинически по наличию наружной дизурии и зуда вульвы, боли, отека и покраснения. Признаки включают отек вульвы, трещины, экскориации и густые творожистые выделения из влагалища.Диагноз может быть поставлен у женщины с признаками и симптомами вагинита, если 1) влажный препарат (физиологический раствор, 10% КОН) или окраска по Граму влагалищных выделений демонстрируют почкующиеся дрожжи, гифы или псевдогифы, или 2) посев на культуру или другое тест дает положительный результат для дрожжей. Candida вагинит связан с нормальным pH влагалища (<4,5). Использование 10% КОН во влажных препаратах улучшает визуализацию дрожжей и мицелия за счет разрушения клеточного материала, который может скрывать дрожжи или псевдогифы.Обследование влажного крепления с препаратом КОН следует проводить всем женщинам с симптомами или признаками ВВК, а женщин с положительным результатом следует лечить. Для пациентов с отрицательными результатами мокрого анализа, но имеющимися признаками или симптомами, следует рассмотреть возможность посева из влагалища на Candida . Если у этих женщин невозможно провести посев Candida , можно рассмотреть возможность эмпирического лечения. Выявление Candida посевом при отсутствии симптомов или признаков не является показанием для лечения, потому что примерно 10–20% женщин являются носителями Candida sp.и другие дрожжи во влагалище. Тестирование ПЦР на дрожжи не одобрено FDA; посев на дрожжи остается золотым стандартом диагностики. ВВК может возникать одновременно с ЗППП. У большинства здоровых женщин с неосложненным ВВК не обнаруживается никаких провоцирующих факторов.
Лечение
Краткосрочные лекарственные формы для местного применения (т.е. однократная доза и схемы продолжительностью 1–3 дня) эффективно лечат неосложненный ВВК. Местно применяемые азольные препараты более эффективны, чем нистатин. Лечение азолами приводит к облегчению симптомов и отрицательных посевов у 80–90% пациентов, завершивших терапию.
Рекомендуемые схемыВнутривлагалищные препараты, отпускаемые без рецепта:
- Клотримазол 1% крем 5 г интравагинально ежедневно в течение 7–14 дней
OR - Клотримазол 2% крем 5 г интравагинально ежедневно в течение 3 дней
OR - Миконазол 2% крем 5 г интравагинально ежедневно в течение 7 дней
OR - Миконазол 4% крем 5 г интравагинально ежедневно в течение 3 дней
OR - Миконазол Вагинальный суппозиторий 100 мг, один суппозиторий в день в течение 7 дней
OR - Миконазол Суппозиторий вагинальный 200 мг, один суппозиторий на 3 дня
OR - Миконазол Суппозиторий вагинальный 1200 мг, один суппозиторий на 1 день
OR - Тиоконазол 6.5% мазь 5 г интравагинально в однократном применении
Внутривлагалищные препараты, отпускаемые по рецепту:
- Бутоконазол 2% крем (одноразовый биоадгезивный продукт), 5 г интравагинально для однократного применения
OR - Терконазол 0,4% крем 5 г интравагинально ежедневно в течение 7 дней
OR - Терконазол 0,8% крем 5 г интравагинально ежедневно в течение 3 дней
OR - Терконазол Суппозиторий вагинальный 80 мг, по 1 суппозиторию в день в течение 3 дней
Оральный агент:
- Флуконазол 150 мг однократно перорально
Кремы и суппозитории в этих схемах основаны на масле и могут ослабить латексные презервативы и диафрагмы.Дополнительную информацию см. На этикетке презервативов. Внутривлагалищные препараты клотримазола, миконазола и тиоконазола отпускаются без рецепта. Даже женщины, которым ранее был поставлен диагноз ВВК от клинициста, не обязательно имеют больше шансов поставить диагноз самостоятельно; Таким образом, любая женщина, симптомы которой сохраняются после приема безрецептурного препарата или у которой симптомы рецидивируют в течение 2 месяцев после лечения ВВК, должна пройти клиническое обследование и тестирование.Ненужное или ненадлежащее использование безрецептурных препаратов является обычным явлением и может привести к задержке лечения вульвовагинита другой этиологии, что, в свою очередь, может привести к неблагоприятным исходам.
Продолжение
Последующее наблюдение обычно не требуется. Однако женщин, у которых симптомы сохраняются или рецидивируют после лечения начальных симптомов, следует проинструктировать о том, что они должны вернуться для последующих посещений.
Ведение сексуальных партнеров
Неосложненный ВВК обычно не передается половым путем; таким образом, данные не подтверждают лечение половых партнеров.Меньшая часть половых партнеров-мужчин страдает баланитом, который характеризуется эритематозными участками на головке полового члена в сочетании с зудом или раздражением. Этим мужчинам полезно лечение местными противогрибковыми средствами для облегчения симптомов.
Особые соображения
Аллергия, непереносимость и побочные реакции
Средства для местного применения обычно не вызывают системных побочных эффектов, хотя могут наблюдаться местное жжение или раздражение. Пероральные азолы иногда вызывают тошноту, боль в животе и головную боль.Терапия пероральными азолами редко связана с аномальным повышением уровня ферментов печени. Клинически важные взаимодействия могут происходить, когда пероральные азоловые агенты вводятся с другими лекарствами ( 722 ).
Сложный ВВЦ
Рекомендации по диагностике
Вагинальные культуры должны быть получены от женщин с осложненным ВВК для подтверждения клинического диагноза и идентификации необычных видов, в том числе видов, не являющихся альбакансами, особенно Candida glabrata. ( C. glabrata не образует псевдогифы или гифы и не легко распознается при микроскопии). Хотя резистентность к азолам C. albicans , возможно, становится все более распространенной у вагинальных изолятов ( 723 724 ), тестирование на чувствительность обычно не требуется для индивидуального руководства лечением.
Рецидивирующий вульвовагинальный кандидоз
Рецидивирующий вульвовальгинальный кандидоз (RVVC), обычно определяемый как четыре или более эпизода симптоматического VVC в течение 1 года, поражает небольшой процент женщин (<5%).Патогенез RVVC плохо изучен, и у большинства женщин с RVVC нет явных предрасполагающих или основных состояний. C. glabrata и другие nonalbicans виды Candida наблюдаются у 10–20% женщин с RVVC. Обычные антимикотические препараты не так эффективны против этих видов nonalbicans, как против C. albicans .
Лечение
Каждый отдельный эпизод ВКЖ, вызванный C. albicans , хорошо поддается краткосрочной пероральной или местной терапии азолами.Однако для поддержания клинического и микологического контроля некоторые специалисты рекомендуют более длительную начальную терапию (например, 7–14 дней местного лечения или 100 мг, 150 мг или 200 мг флуконазола перорально каждые 3 дня в течение всего 3 дозы [день 1, 4 и 7]), чтобы попытаться достичь микологической ремиссии, прежде чем начинать поддерживающую терапию противогрибковыми препаратами.
Пероральный флуконазол (т. Е. Доза 100, 150 или 200 мг) еженедельно в течение 6 месяцев является схемой поддерживающей терапии первой линии. Если этот режим неосуществим, можно также рассмотреть возможность периодического использования местного лечения.Супрессивная поддерживающая терапия эффективна для уменьшения RVVC. Однако у 30–50% женщин после прекращения поддерживающей терапии возникают рецидивы заболевания. Женщины с симптомами, которые остаются положительными по культуре, несмотря на поддерживающую терапию, должны лечиться после консультации со специалистом.
Тяжелая ВВЦ
Тяжелый вульвовагинит (т.е. обширная эритема вульвы, отек, экскориация и образование трещин) ассоциируется с более низкой частотой клинического ответа у пациентов, получавших короткие курсы местной или пероральной терапии.Рекомендуется либо 7–14 дней местного применения азола, либо 150 мг флуконазола в двух последовательных пероральных дозах (вторая доза через 72 часа после начальной).
Nonalbicans VVC
Поскольку по крайней мере 50% женщин с положительными культурами на nonalbicans Candida могут иметь минимальные симптомы или не иметь симптомов, и поскольку успешное лечение часто затруднено, клиницисты должны приложить все усилия, чтобы исключить другие причины вагинальных симптомов у женщин с дрожжевыми грибками nonalbicans ( 725 ).Оптимальное лечение nonalbicans VVC остается неизвестным. Варианты включают более длительную терапию (7–14 дней) с режимом нефлюконазол-азола (перорально или местно) в качестве терапии первой линии. В случае рецидива рекомендуется введение 600 мг борной кислоты в желатиновой капсуле вагинально один раз в день в течение 2 недель. Этот режим имеет клиническую и микологическую частоту эрадикации около 70% ( 726 ). Если симптомы повторяются, рекомендуется обратиться к специалисту.
Ведение сексуальных партнеров
Нет данных в поддержку лечения половых партнеров пациентов с осложненным ВВК.Поэтому никаких рекомендаций дать нельзя.
Особые соображения
Взломанный хост
Женщины с основным иммунодефицитом, с плохо контролируемым диабетом или другими иммунодефицитными состояниями (например, ВИЧ) и женщины, получающие иммуносупрессивную терапию (например, лечение кортикостероидами), также не реагируют на краткосрочную терапию. Следует предпринять усилия по исправлению поддающихся изменению условий, и необходимо более продолжительное (например, 7–14 дней) традиционное лечение.
Беременность
ВВК часто возникает во время беременности. Беременным женщинам рекомендуется только местная азолотерапия, применяемая в течение 7 дней.
ВИЧ-инфекция
Вагинальный Candida Показатели колонизации среди женщин с ВИЧ-инфекцией выше, чем среди серонегативных женщин с аналогичными демографическими характеристиками и характеристиками рискованного поведения, а показатели колонизации коррелируют с увеличением степени тяжести иммуносупрессии. Симптоматический ВВК также чаще встречается у женщин с ВИЧ-инфекцией и аналогичным образом коррелирует с тяжестью иммунодефицита.Кроме того, у женщин с ВИЧ-инфекцией системное воздействие азола связано с выделением из влагалища видов nonalbicans Candida .
На основании имеющихся данных терапия неосложненных и осложненных ВВК у женщин с ВИЧ-инфекцией не должна отличаться от таковой для серонегативных женщин. Хотя длительная профилактическая терапия флуконазолом в дозе 200 мг в неделю была эффективной в снижении колонизации C. albicans и симптоматической VVC (727) , этот режим не рекомендуется женщинам с ВИЧ-инфекцией при отсутствии осложнений. ВВЦ ( 247 ).Хотя ВВК ассоциируется с повышенной сероконверсией ВИЧ у ВИЧ-отрицательных женщин и повышенными уровнями ВИЧ в цервиковагинале у женщин с ВИЧ-инфекцией, влияние лечения ВВК на заражение и передачу ВИЧ остается неизвестным.
Далее
Разовая высокая доза флуконазола эквивалентна 14-дневному лечению ротоглоточного кандидоза
Разовая доза флуконазола 750 мг так же эффективна при лечении молочницы во рту и верхней части глотки, как и 14-дневный курс препарата в меньшей дозе 150 мг. показало рандомизированное исследование, проведенное в Танзании.
Результаты, опубликованные в журнале Clinical Infectious Diseases , могут упростить и удешевить лечение одной из наиболее распространенных инфекций у людей с продвинутой стадией ВИЧ-инфекции в условиях ограниченных ресурсов, говорят исследователи из Танзании и Нидерландов.
Кандидоз, или молочница, является наиболее частым предупреждающим признаком того, что иммунная система человека, инфицированного ВИЧ, серьезно ухудшилась. Он имеет тенденцию появляться во рту и верхней части глотки над голосовым ящиком (глоткой) с возрастающей частотой, когда количество клеток CD4 падает ниже 200 клеток / мм 3 .
Глоссарий
очагов
Небольшие царапины, язвочки или разрывы на тканях. Поражения влагалища или прямой кишки могут быть точками входа в клетки для ВИЧ.
лечение
Для устранения болезни или состояния человека или для полного восстановления здоровья. Лекарство от ВИЧ-инфекции — одна из конечных долгосрочных целей современных исследований. Это относится к стратегии или стратегиям, которые позволили бы устранить ВИЧ из организма человека или обеспечить постоянный контроль над вирусом и сделать его неспособным вызывать болезнь.«Стерилизующее» лекарство полностью уничтожило бы вирус. «Функциональное» лекарство подавило бы вирусную нагрузку ВИЧ, удерживая ее ниже уровня обнаружения без использования АРТ. Вирус не будет выведен из организма, но будет эффективно контролироваться и не будет вызывать никаких заболеваний.
рецидив
Возвращение признаков и симптомов болезни после того, как у пациента исчезли эти признаки и симптомы.
оральный
Относится к рту, например лекарство, принимаемое внутрь.
кандидоз
Распространенная дрожжевая инфекция влажных участков тела, вызываемая грибами семейства Candida, такими как Candida albicans. Наиболее часто встречается во влагалище, где это называется молочницей, но также встречается во рту и на кожных складках.
Он все еще может присутствовать даже у людей, недавно начавших лечение от ВИЧ.
Более тяжелая форма, поражающая пищевод, была описана в недавнем выпуске журнала «Лечение ВИЧ и СПИДа на практике».
Рекомендуемое лечение во многих странах, включая Танзанию, — это 14-дневный курс флуконазола в дозе 150 мг в день. Однако 14-дневный курс лечения неудобен для пациентов и проблематичен, если пациент принимает антиретровирусный режим, включающий невирапин, поскольку флуконазол удваивает уровни невирапина. Это особенно проблематично, если человек начинает лечение невирапином, потому что дозу невирапина необходимо осторожно увеличивать через 14 дней, чтобы избежать ранней токсичности.
Альтернативы флуконазолу включают нистатин, кетоконазол и миконазол. Миконазол был разработан в виде пластыря, который наносят на внутреннюю часть рта. Было показано, что этот состав эквивалентен кетоконазолу для лечения ротоглоточного кандидоза и доступен по цене только от производителя Tibotec через ряд некоммерческих дистрибьюторов, включая Международную диспансерную ассоциацию (IDA), Missionpharma и ЮНИСЕФ.
В танзанийское исследование флуконазола, проведенное в Национальной больнице Мухимбили в Дар-эс-Саламе в 2006 и 2007 годах, приняли участие 220 ВИЧ-инфицированных пациентов с клиническим и микробиологическим диагнозом ротоглоточного кандидоза.Они были рандомизированы в равные группы для получения либо однократной дозы флуконазола 750 мг (в генерической форме, производимой Shelys Pharmaceuticals), а затем курса плацебо в течение 14 дней, либо 14-дневного курса флуконазола в дозе 150 мг один раз в день плюс пустышка. доза пяти таблеток плацебо в первый день лечения.
Пациенты прошли четыре осмотра ротовой полости, мазки из ротовой полости и анализы крови в течение периода лечения, а также контрольный осмотр через 42 дня после начала курса лечения. Соблюдение режима лечения контролировалось путем подсчета таблеток при каждом посещении клиники.
Основными конечными точками исследования были клиническое и микологическое излечение.
Клинический ответ на лечение оценивался в соответствии с клиренсом поражений ротоглотки. Степень поражения классифицировалась как отсутствующая, легкая, умеренная и тяжелая. Микологический ответ на терапию измеряли на 14-й день, при этом любое присутствие Candida albicans в поражениях полости рта классифицировалось как неэффективность лечения.
Среднее количество клеток CD4 среди участников составляло 100 клеток / мм 3 . Две трети (67.7%) имели умеренные поражения ротоглотки, 27,7% — тяжелые поражения и 4,5% — легкие. Candida albicans изначально была выявлена в очагах поражения у 90% пациентов. Половина ранее получала лечение противогрибковыми препаратами класса азолов. Тридцать шесть процентов получали антиретровирусную терапию (74% схем содержали невирапин, а 55% пациентов получали лечение менее трех месяцев). Не было значительных различий в каких-либо демографических переменных между группами исследования.
После завершения лечения 94,5% группы однократной дозы и 95,5% группы однократной дозы были клинически излечены, несущественная разница. Существовала значительная связь между исходной устойчивостью к флуконазолу и излечением, но предыдущее воздействие азола не повлияло на скорость излечения.
Микологическое излечение наблюдалось в 84,5% группы, получавшей однократную дозу, и 75,5% в группе, получавшей 14 дней (несущественная разница).
Уровни флуконазола в плазме были значительно выше на 1, 7 и 14 дни в группе однократной дозы.
Двадцать четыре пациента испытали рецидив симптомов после завершения лечения. Не было существенной разницы в частоте рецидивов между 14 и 42 днями в соответствии с исследуемым лечением. (На этапе наблюдения четыре пациента умерли от болезней, связанных со СПИДом, и 11 пациентов были потеряны для наблюдения). Подавляющее большинство из тех, кто пережил рецидив (70%), не получали антиретровирусную терапию, а у двух третей количество клеток CD4 было ниже 100 клеток / мм 3 .
Не было значительной разницы в побочных эффектах между двумя группами лечения.Только у одного пациента (принимавшего невирапин) наблюдалось повышение уровня ферментов печени, и у этого пациента уровни ферментов печени вернулись к норме после завершения лечения флуконазолом.
В заключение исследователи отмечают, что терапия однократной дозой менее затратна, чем 14-дневный курс лечения, и имеет дополнительное преимущество, заключающееся в том, что она может проводиться под непосредственным наблюдением медицинского персонала.
Список литературы
Hamza OJM et al. Однократная доза флуконазола в сравнении со стандартной двухнедельной терапией ротоглоточного кандидоза у ВИЧ-инфицированных пациентов: рандомизированное двойное слепое исследование с двойной фиксацией. Клинические инфекционные болезни 47: 1270-6, 2008.
Кандидоз (кожно-слизистый) | NIH
Эпидемиология
Кандидоз ротоглотки и пищевода часто встречается у пациентов с ВИЧ-инфекцией. 1,2 Подавляющее большинство таких инфекций вызывается Candida albicans , хотя в последние годы во всем мире также были зарегистрированы инфекции, вызванные не видами C. albicans . 3-6 Возникновение кандидоза ротоглотки или пищевода распознается как индикатор иммуносупрессии и чаще всего наблюдается у пациентов с количеством Т-лимфоцитов CD4 (CD4) <200 клеток / мм 3 , обычно с заболеванием пищевода при более низком уровне CD4, чем при заболеваниях ротоглотки. 1,2 Напротив, кандидозный вульвовагинит — будь то единичный эпизод или рецидив — часто встречается у здоровых взрослых женщин и не указывает на наличие ВИЧ-инфекции. Появление антиретровирусной терапии (АРТ) привело к резкому снижению распространенности кандидоза ротоглотки и пищевода и заметному уменьшению случаев рефрактерной болезни.
Устойчивость к флуконазолу (или азолу) в основном является следствием предыдущего воздействия флуконазола (или других азолов), особенно многократного и длительного воздействия. 7-9 В этих условиях подавляющее большинство случаев связано с приобретением устойчивости C. albicans ; однако предшествующее лечение азолами также было связано с постепенным появлением видов, отличных от C. albicans , особенно Candida glabrata , в качестве причины резистентного кандидоза слизистой оболочки у пациентов с развитой иммуносупрессией и низким числом CD4. 7,10
Клинические проявления
Кандидоз ротоглотки характеризуется безболезненными, кремово-белыми, бляшкообразными поражениями, которые могут возникать на щечной поверхности, твердом или мягком небе, слизистой оболочке ротоглотки или поверхности языка.Поражения легко соскоблить с помощью депрессора для языка или другого инструмента. Реже эритематозные пятна без белых бляшек можно увидеть на переднем или заднем верхнем небе или диффузно на языке. Угловой хейлоз также может быть вызван Candida . Поскольку у части пациентов с ВИЧ с кандидозом ротоглотки также проявляется поражение пищевода, клиницисты должны выяснить, есть ли у пациентов с кандидозом ротоглотки симптомы, указывающие на заболевание пищевода.Кандидоз пищевода обычно проявляется загрудинной жгучей болью или дискомфортом наряду с одинофагией; иногда кандидоз пищевода может протекать бессимптомно. При эндоскопическом обследовании обнаруживаются беловатые бляшки, подобные тем, которые наблюдаются при заболеваниях ротоглотки. Иногда бляшки могут прогрессировать до поверхностных изъязвлений слизистой оболочки пищевода с центральным или периферическим беловатым экссудатом.
У женщин с ВИЧ-инфекцией Candida вульвовагинит обычно проявляется белыми прилипшими выделениями из влагалища, сопровождающимися жжением слизистой оболочки и зудом легкой или средней степени тяжести и спорадическими рецидивами.У женщин с развитой иммуносупрессией эпизоды могут быть более тяжелыми и чаще повторяться. В отличие от ротоглоточного кандидоза, кандидозный вульвовагинит встречается реже, и когда он возникает, он обычно невосприимчив к терапии азолами, если только он не вызван видами C. albicans , отличными от .
Диагностика
Кандидоз ротоглотки обычно диагностируется клинически на основании характерного внешнего вида поражений. В отличие от волосистой лейкоплакии полости рта, при кандидозе ротоглотки белые бляшки можно соскоблить со слизистой.Если требуется лабораторное подтверждение, соскоб можно исследовать под микроскопом на наличие характерных дрожжевых или гифальных форм с использованием препарата гидроксида калия. Культуры клинического экссудативного материала дают присутствующие виды Candida .
Диагноз кандидоза пищевода часто ставится эмпирически на основании симптомов плюс реакция на терапию или визуализации поражений плюс грибковый мазок или чистка щеткой без гистопатологического исследования. Окончательный диагноз кандидоза пищевода требует прямой эндоскопической визуализации поражений с гистопатологической демонстрацией характерных форм дрожжей Candida в тканях и подтверждением с помощью грибковой культуры и видообразования.
Вульвовагинальный кандидоз обычно диагностируется на основании клинических проявлений в сочетании с демонстрацией характерных дрожжевых форм бластосферы и гиф во влагалищном секрете при микроскопическом исследовании после приготовления гидроксида калия. Подтверждение посева требуется редко, но может предоставить дополнительную информацию. Самостоятельная диагностика вульвовагинита ненадежна; требуется микроскопическое и посевное подтверждение, чтобы избежать ненужного воздействия на лечение.
Предотвращение воздействия
Candida — обычные комменсалы на слизистой оболочке здоровых людей.Меры по снижению воздействия этих грибов отсутствуют.
Профилактика болезней
Данные проспективных контролируемых исследований показывают, что флуконазол может снизить риск заболевания слизистых оболочек (т. Е. Заболеваний ротоглотки, пищевода и вульвовагинала) у пациентов с распространенной ВИЧ-инфекцией. 11-14 Однако рутинная первичная профилактика не рекомендуется , потому что заболевание слизистых оболочек связано с очень низкими атрибутами заболеваемости и смертности, и, кроме того, неотложная терапия очень эффективна.Первичная противогрибковая профилактика может привести к инфекциям, вызываемым лекарственно-устойчивыми штаммами Candida Candida , и вызвать значительные лекарственные взаимодействия. Кроме того, длительная пероральная профилактика стоит дорого. Поэтому рутинная первичная профилактика не рекомендуется (AIII) . Прием АРТ и восстановление иммунитета — эффективные средства предотвращения болезней.
Лечение болезней
Кандидоз ротоглотки
Пероральный флуконазол так же эффективен, как и местная терапия кандидоза ротоглотки, или превосходит его.Кроме того, пероральная терапия более удобна, чем местная терапия, и обычно лучше переносится. Более того, пероральная терапия имеет дополнительное преимущество по сравнению с местными схемами, поскольку она эффективна при лечении кандидоза пищевода. Флуконазол для приема внутрь в дозе 100 мг один раз в день считается препаратом выбора для лечения ротоглоточного кандидоза, за исключением беременности (AI) . При кандидозе ротоглотки рекомендуется от 1 до 2 недель терапии; При заболевании пищевода рекомендуется 2–3 недели терапии. 15
Использование местных препаратов для лечения ротоглоточного кандидоза снижает системное воздействие лекарств, снижает риск лекарственного взаимодействия и системных побочных эффектов, а также может снизить вероятность развития устойчивости к противогрибковым препаратам. Неблагоприятный вкус и многократное ежедневное дозирование, например, в случае клотримазола и нистатина, могут привести к снижению переносимости местной терапии. В качестве альтернативы пероральному флуконазолу для лечения кандидоза ротоглотки можно использовать миконазол в 50 мг мукоадгезивных буккальных таблеток (BI) один раз в день или пастилки клотримазола пять раз в день. Эти схемы оказались эквивалентными в многоцентровом рандомизированном исследовании. 16 Суспензия или пастилки нистатина четыре раза в день остается дополнительной альтернативой (BII) . 17 Местный низкоконцентрированный генцианвиолет (0,00165%), применяемый два раза в день, может быть альтернативой, хорошо переносимой (т. Е. Без окрашивания слизистых оболочек) и рентабельной схемой приема суспензии нистатина (BI) . 18
Пероральный раствор итраконазола в течение 7–14 дней так же эффективен, как пероральный флуконазол при ротоглоточном кандидозе, но менее хорошо переносится (BI) . 17 Пероральная суспензия позаконазола 19 также эффективна, как флуконазол, и обычно лучше переносится, чем раствор итраконазола, хотя и позаконазол, и итраконазол имеют больше межлекарственных взаимодействий, чем флуконазол (BI) . Оба противогрибковых средства являются альтернативой пероральному флуконазолу, хотя в некоторых случаях требуется, чтобы эти препараты использовались вместо флуконазола исключительно для лечения кандидоза слизистых оболочек. В многоцентровом рандомизированном исследовании было обнаружено, что позаконазол более эффективен, чем флуконазол, в поддержании клинического успеха после прекращения противогрибковой терапии. 19 В настоящее время доступен новый твердый пероральный препарат позаконазола в виде таблеток с отсроченным высвобождением, который демонстрирует меньшую степень всасывания, чем пероральная суспензия. 20 Неизвестно, дает ли он какие-либо преимущества для лечения ротоглоточного кандидоза, и в настоящее время он показан только для профилактики инвазивных инфекций Aspergillus и Candida . 21 Капсулы итраконазола менее эффективны, чем флуконазол, из-за их более изменчивой абсорбции, и они связаны с большим количеством лекарственных взаимодействий, чем флуконазол.
Кандидоз пищевода
Противогрибковые препараты системного действия необходимы для эффективного лечения кандидоза пищевода (AI) . Высокоэффективен курс от 14 до 21 дня флуконазола (перорально или внутривенно [IV]) или перорального раствора итраконазола (AI) . Однако пациенты с тяжелыми симптомами вначале могут испытывать трудности с проглатыванием пероральных препаратов. Как и в случае кандидоза ротоглотки, капсулы итраконазола при кандидозе пищевода менее эффективны, чем флуконазол, из-за переменной абсорбции (CII) .2-недельный курс нового триазола изавуконазола перорально в начальной нагрузочной дозе 200 мг с последующим приемом 50 мг один раз в день; или ударная доза 400 мг с последующим приемом 100 мг один раз в день; или 400 мг один раз в неделю, также эффективен, как флуконазол, при неосложненном кандидозе пищевода (BI) ; Более высокая частота нежелательных явлений со стороны желудочно-кишечного тракта наблюдалась при приеме изавуконазола в дозе 100 мг один раз в сутки, чем при приеме флуконазола и других схем изавуконазола. 22 Вориконазол, амфотерицин B (дезоксихолатные или липидные препараты) и эхинокандины, каспофунгин, микафунгин и анидулафунгин — все они эффективно лечат кандидоз пищевода (BI) ; однако кандидоз пищевода, по-видимому, имеет более высокую частоту рецидивов после лечения эхинокандинами. 23,24 Таким образом, пероральный или внутривенный флуконазол остается предпочтительной терапией кандидоза пищевода (AI) . Хотя инфекция другими патогенами (например, цитомегаловирусом, вирусом простого герпеса, вызывающим эзофагит) может привести к симптомам, имитирующим симптомы кандидоза пищевода, перед эндоскопией обычно требуется диагностическое и терапевтическое испытание противогрибковой терапии. Тем, кто не отвечает на противогрибковую терапию, рекомендуется эндоскопия для выявления различных причин эзофагита или лекарственной устойчивости Candida (AII) .
Вульвовагинальный кандидоз
У большинства женщин с ВИЧ-инфекцией кандидозный вульвовагинит протекает без осложнений и легко поддается краткосрочному пероральному или местному лечению с использованием любого из нескольких методов лечения, включая:
- Флуконазол для перорального применения (AII)
- Азолы для местного применения (например, клотримазол, бутоконазол, миконазол, тиоконазол или терконазол) (AII)
- Итраконазол пероральный раствор (BII)
Тяжелые или повторяющиеся эпизоды вагинита следует лечить пероральным флуконазолом или местной противогрибковой терапией в течение ≥7 дней (AII) .Для получения дополнительной информации см. Раздел «Вульвовагинальный кандидоз» в Руководстве по лечению заболеваний, передающихся половым путем, от Центров по контролю и профилактике заболеваний.
Особенности начала антиретровирусной терапии
Нет никаких особых соображений относительно начала АРТ у пациентов с кандидозом слизистых оболочек. В частности, в настоящее время нет доказательств того, что лечение АРТ необходимо отложить до завершения лечения кандидоза.
Мониторинг ответа на терапию и нежелательных явлений (включая IRIS)
Для большинства пациентов с кандидозом слизистых оболочек ответ на противогрибковую терапию быстрый; признаки и симптомы улучшаются в течение 48-72 часов. Короткие курсы местной терапии редко приводят к побочным эффектам, хотя пациенты могут испытывать кожные реакции гиперчувствительности, характеризующиеся сыпью и зудом. Пероральная терапия азолом может быть связана с тошнотой, рвотой, диареей, болью в животе или повышением уровня трансаминаз.Следует рассмотреть возможность периодического мониторинга исследований функции печени, если терапия азолом ожидается более 21 дня, особенно у пациентов с другими сопутствующими заболеваниями печени (AII) . Эхинокандины, по-видимому, связаны с очень небольшим количеством побочных реакций: этим препаратам приписывают токсичность инфузии, связанную с гистамином, повышение уровня трансаминаз и сыпь. При почечной недостаточности коррекции дозы не требуется.
Воспалительный синдром восстановления иммунитета (ВСВИ) на фоне АРТ еще не зарегистрирован при кандидозе слизистых оболочек у пациентов с ВИЧ-инфекцией.Действительно, АРТ способствует значительному снижению заболеваемости кандидозом.
Управление отказом от лечения
Неудача противогрибкового лечения обычно определяется как сохранение признаков или симптомов ротоглоточного или пищеводного кандидоза после 7–14 дней соответствующей противогрибковой терапии. Рефрактерное заболевание встречается примерно у 4–5% пациентов с ВИЧ-инфекцией, у которых есть кандидоз полости рта или пищевода, обычно у тех, у кого число CD4 <50 клеток / мм 3 и которые прошли несколько курсов азольных противогрибковых препаратов. 8 Подтверждающий посев и, в случае кандидоза пищевода, эндоскопия необходимы для подтверждения неэффективности лечения из-за резистентности к азолам или других причин эзофагита, особенно если эти процедуры изначально не выполнялись.
Пероральная суспензия с немедленным высвобождением позаконазола (400 мг два раза в день в течение 28 дней) эффективна у 75% пациентов с азолорезистентным ротоглоточным или пищеводным кандидозом (AI) . 25 И снова, хотя недавно стал доступен новый твердый препарат позаконазола в виде таблетки с отсроченным высвобождением, неизвестно, дает ли он преимущество перед суспензией для лечения этого конкретного заболевания.В качестве альтернативы пероральный раствор итраконазола эффективен, по крайней мере временно, примерно у двух третей пациентов с резистентным к флуконазолу кандидозом слизистой оболочки (BII) . 17 При необходимости азол-рефрактерный кандидоз пищевода также можно лечить анидулафунгином (BII) , каспофунгином (BII) , микафунгином (BII) или вориконазолом (BII) .
Внутривенный амфотерицин B обычно эффективен для лечения рефрактерной болезни (BII) .И дезоксихолат амфотерицина B, и липидные препараты амфотерицина B были успешно использованы (BII) . Пероральная суспензия амфотерицина B (1 мл суспензии 100 мг / мл четыре раза в день) иногда эффективна у пациентов, у которых ротоглоточный кандидоз не поддается лечению итраконазолом (BII) , но этот продукт коммерчески недоступен в США.
Предотвращение рецидивов
Когда начинать вторичную профилактику
Рандомизированное клиническое исследование 14 у пациентов с ВИЧ-инфекцией с числом CD4 <150 клеток / мм 3 задокументировало значительно меньшее количество эпизодов ротоглоточного кандидоза и других инвазивных грибковых инфекций при непрерывной терапии флуконазолом (три раза в неделю), чем при эпизодической терапии флуконазолом лечение рецидивов.Это клиническое испытание также продемонстрировало отсутствие различий в риске развития клинически значимой резистентности к флуконазолу между двумя группами среди тех, кто получал АРТ.
Однако вторичная профилактика (хроническая супрессивная терапия) рецидивирующего ротоглоточного или вульвовагинального кандидоза не рекомендуется большинством специалистов по ВИЧ, если только пациенты не имеют частых или тяжелых рецидивов (BIII) , потому что лечение острого заболевания является эффективным, смертность связана с кожно-слизистыми заболеваниями низкий, существует потенциал для лекарственных взаимодействий и развития противогрибковой устойчивости Candida , а профилактика требует больших затрат.
Если рецидивы частые или тяжелые, пероральный флуконазол можно использовать в качестве подавляющей терапии кандидоза ротоглотки (BI) , пищевода (BI) или вульвовагинального (BII) кандидоза. 11-13 Позаконазол для приема внутрь два раза в день также эффективен при кандидозе пищевода (BII) . 26 Следует учитывать возможность развития вторичной резистентности к азолам при рассмотрении вопроса о хронической поддерживающей терапии с использованием азолов у пациентов с ВИЧ-инфекцией с тяжелым иммунодефицитом.При принятии решения о применении вторичной профилактики следует учитывать несколько важных факторов. Эти факторы включают влияние рецидивов на самочувствие и качество жизни пациента, необходимость профилактики других грибковых инфекций, стоимость, побочные эффекты и, что наиболее важно, лекарственные взаимодействия. 27
Частота рецидивов высока у пациентов с азолорезистентным ротоглоточным или пищеводным кандидозом, которые первоначально ответили на терапию эхинокандинами, вориконазолом или позаконазолом.Таким пациентам следует назначать вторичную профилактику до тех пор, пока АРТ не приведет к восстановлению иммунитета (AIII) .
Когда прекращать вторичную профилактику
В ситуациях, когда была учреждена вторичная профилактика, нет данных, которые могли бы дать рекомендации относительно ее прекращения. Основываясь на опыте лечения других оппортунистических инфекций, было бы разумно прекратить вторичную профилактику, когда количество CD4 увеличилось до> 200 клеток / мм 3 после начала АРТ (AIII) .
Особенности беременности
Беременность увеличивает риск колонизации влагалища видами Candida . Диагностика ротоглоточного, пищеводного и вульвовагинального кандидоза у беременных женщин такая же, как и у небеременных.
Местная терапия предпочтительна для лечения кандидоза ротовой полости во время беременности, но необходима при кандидозном вульвовагините, особенно в первом триместре. Данные, полученные от женщин с кандидозным вульвовагинитом, предполагают, что флуконазол не следует использовать в любой дозе (включая разовую дозу 150 мг) в первом триместре из-за риска самопроизвольного аборта, в то время как более высокие дозы (доза> 150 мг) во время первого триместр связаны с дефектами закрытия перегородки сердца. 28-32 Недавний анализ данных регистра Швеции и Дании не выявил увеличения числа мертворожденных или неонатальных смертей, связанных с воздействием флуконазола в любой дозе во время беременности. 33 Сообщалось о пяти случаях синдрома, состоящего из краниосиностоза, характерных черт лица, пальцевого синостоза и контрактур конечностей (флуконазоловая эмбриопатия) у женщин, хронически назначаемых флуконазол в дозах 400 мг в день или выше во время беременности. 30 Отчет национального когортного регистра в Дании обнаружил повышенный коэффициент риска (HR), равный 1.48 (95% ДИ 1,23–1,77) для спонтанного прерывания беременности при любом воздействии перорального флуконазола на сроке от 7 до 22 недель беременности по сравнению с не подвергавшимися воздействию подобранными контрольными группами. 31 Повышение ОР на 1,47 (95% ДИ, 1,22–1,77) также было отмечено при воздействии низких доз (кумулятивная доза 150–300 мг). Не наблюдалось увеличения числа мертворожденных при воздействии флуконазола в целом, но повышение риска мертворождения (ОР 4,10; ДИ 95%, 1,89–8,90) отмечалось при дозах флуконазола> 300 мг. Основываясь на этих данных, замена флуконазола амфотерицином B в первом триместре рекомендуется при инвазивных или резистентных кандидозных инфекциях пищевода (AIII) .Новорожденных, рожденных от женщин, постоянно получающих амфотерицин B при родах, следует обследовать на предмет нарушения функции почек и гипокалиемии.
Итраконазол в высоких дозах оказался тератогенным для животных, но метаболический механизм, отвечающий за эти дефекты, отсутствует у людей, поэтому данные, подтверждающие это открытие, могут быть неприменимы к беременности у человека. Серия случаев у людей не предполагает повышенного риска врожденных дефектов при приеме итраконазола, 34 , но опыт ограничен.Данные о людях для позаконазола отсутствуют; однако препарат был связан с аномалиями скелета у крыс и был эмбриотоксичным для кроликов при введении в дозах, которые производили уровни в плазме, эквивалентные наблюдаемым у людей. Доказательства неубедительны или недостаточны для определения риска для плода, связанного с применением вориконазола во время беременности. Связь с волчьей пастью и дефектами почек была замечена у крыс, а также эмбриотоксичность у кроликов. Данные о применении вориконазола на людях отсутствуют, поэтому его применение не рекомендуется .У животных наблюдались множественные аномалии при воздействии микафунгина, а дефекты окостенения наблюдались при использовании анидулафунгина и каспофунгина. 35 Данные о людях для этих препаратов недоступны, поэтому их использование при беременности у человека не рекомендуется (AIII) .
Химиопрофилактика, будь то хроническая поддерживающая терапия или вторичная профилактика, против ротоглоточного, пищеводного или вагинального кандидоза с использованием системно абсорбируемых азолов не должна начинаться во время беременности (AIII) .Кроме того, следует прекратить профилактику системными азолами у женщин с ВИЧ, которые забеременели (AIII) .
Орофарингеальный кандидоз: начальные эпизоды (продолжительность терапии: 7–14 дней)
Кандидоз пищевода (Продолжительность терапии: 14–21 день)
Примечание: Сообщалось о более высокой частоте рецидивов кандидоза пищевода при приеме эхинокандинов, чем при приеме флуконазола. Неосложненный вульвовагинальный кандидоз
Примечание: Тяжелый или рецидивирующий вагинит следует лечить пероральным флуконазолом (100–200 мг) или местными противогрибковыми средствами в течение ≥7 дней (AII) . |
Хроническая супрессивная терапия
Если принято решение о применении супрессивной терапии
Кандидоз пищевода:
Вульвовагинальный кандидоз:
|
Прочие соображения
|
Обозначение: АРВ = антиретровирусное средство; CD4 = Т-лимфоцит CD4; IV = внутривенно; OI = оппортунистическая инфекция; ПО = перорально; TDM = терапевтический мониторинг лекарственных средств
Список литературы
- Klein RS, Harris CA, Small CB, Moll B, Lesser M, Friedland GH.Кандидоз полости рта у пациентов из группы высокого риска как начальное проявление синдрома приобретенного иммунодефицита. N Engl J Med . 1984; 311 (6): 354-358. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/6738653.
- Bonacini M, Young T, Laine L. Причины симптомов пищевода при инфицировании вирусом иммунодефицита человека. Проспективное исследование 110 пациентов. Arch Intern Med . 1991; 151 (8): 1567-1572. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/1651690.
- Патель П.К., Эрландсен Дж. Э., Киркпатрик В. Р. и др.Изменяющаяся эпидемиология кандидоза ротоглотки у пациентов с ВИЧ / СПИДом в эпоху антиретровирусной терапии. AIDS Res Treat . 2012; 2012: 262471. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/22970352.
- Thanyasrisung P, Kesakomol P, Pipattanagovit P, Youngnak-Piboonratanakit P, Pitiphat W., Matangkasombut O. Пероральное носительство Candida и иммунный статус у лиц, инфицированных вирусом иммунодефицита человека в Таиланде. J Med Microbiol . 2014; 63 (Pt 5): 753-759. Доступно по адресу: http: // www.ncbi.nlm.nih.gov/pubmed/24591706.
- Муши М.Ф., Мтемисика К.И., Бадер О. и др. Высокий уровень орального носительства non-albicans Candida spp. среди ВИЧ-инфицированных. Int J Infect Dis . 2016; 49: 185-188. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/27401585.
- Clark-Ordonez I, Callejas-Negrete OA, Arechiga-Carvajal ET, Mourino-Perez RR. Видовое разнообразие Candida и паттерны восприимчивости к противогрибковым препаратам в образцах ротовой полости пациентов с ВИЧ / СПИДом в Нижней Калифорнии, Мексика. Med Mycol .2016 г. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/27630251.
- Рекс Дж. Х., Ринальди М. Г., Пфаллер М. А.. Устойчивость видов Candida к флуконазолу. Противомикробные агенты Chemother . 1995; 39 (1): 1-8. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/7695288.
- Fichtenbaum CJ, Koletar S, Yiannoutsos C и др. Рефрактерный кандидоз слизистой оболочки при запущенной инфекции вируса иммунодефицита человека. Clin Infect Dis . 2000; 30 (5): 749-756. Доступно по адресу: http: //www.ncbi.nlm.nih.gov/pubmed/10816143.
- Maenza JR, Merz WG, Romagnoli MJ, Keruly JC, Moore RD, Gallant JE. Инфекция, вызванная устойчивостью к флуконазолу Candida у больных СПИДом: распространенность и микробиология. Clin Infect Dis . 1997; 24 (1): 28-34. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/8994752.
- Martins MD, Lozano-Chiu M, Rex JH. Точечная распространенность ротоглоточного носительства устойчивых к флуконазолу Candida у пациентов, инфицированных вирусом иммунодефицита человека. Clin Infect Dis .1997; 25 (4): 843-846. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/9356799.
- Powderly WG, Финкельштейн Д., Файнберг Дж. И др. Рандомизированное испытание, сравнивающее флуконазол с пастами клотримазола для профилактики грибковых инфекций у пациентов с распространенной инфекцией вируса иммунодефицита человека. Группа клинических исследований NIAID по СПИДу. N Engl J Med . 1995; 332 (11): 700-705. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/7854376.
- Schuman P, Capps L, Peng G, et al.Еженедельный прием флуконазола для профилактики кандидоза слизистых оболочек у женщин с ВИЧ-инфекцией. Рандомизированное двойное слепое плацебо-контролируемое исследование. Программы сообщества Терри Бейрна по клиническим исследованиям СПИДа. Энн Интерн Мед. . 1997; 126 (9): 689-696. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/ 54.
- Havlir DV, Dube MP, McCutchan JA, et al. Профилактика грибковых инфекций у пациентов со СПИДом с использованием еженедельного или ежедневного приема флуконазола. Clin Infect Dis . 1998; 27 (6): 1369-1375.Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/9868644.
- Голдман М., Клауд Г.А., Уэйд К.Д. и др. Рандомизированное исследование использования флуконазола в непрерывной и эпизодической терапии у пациентов с продвинутой ВИЧ-инфекцией и ротоглоточным кандидозом в анамнезе: исследование группы клинических исследований СПИДа 323 / исследование группы микозов 40. Clin Infect Dis . 2005; 41 (10): 1473-1480. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/16231260.
- Pappas PG, Kauffman CA, Andes DR, et al.Руководство по клинической практике лечения кандидоза: обновление 2016 г., подготовленное Американским обществом инфекционных болезней. Clin Infect Dis . 2016; 62 (4): e1-50. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/26679628.
- Васкес Дж. А., Паттон Л. Л., Эпштейн Дж. Б. и др. Рандомизированное, сравнительное, двойное слепое, двойное, многоцентровое испытание миконазола в буккальных таблетках и пастах клотримазола для лечения ротоглоточного кандидоза: исследование эффективности и безопасности миконазола Лауриад® (SMiLES). Клинические испытания ВИЧ . 2010; 11 (4): 186-196. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/20974574.
- Vazquez JA. Оптимальное лечение кандидоза ротоглотки и пищевода у пациентов, живущих с ВИЧ-инфекцией. ВИЧ СПИД (Окл) . 2010; 2 (1): 89-101. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/22096388.
- Мукерджи П.К., Чен Х., Паттон Л.Л. и др. Актуальные генцианвиолет в сравнении с пероральной суспензией нистатина для лечения ротоглоточного кандидоза у ВИЧ-1-инфицированных участников. СПИД . 2017; 31 (1): 81-88. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/27677161.
- Vazquez JA, Skiest DJ, Nieto L и др. Многоцентровое рандомизированное исследование по оценке позаконазола по сравнению с флуконазолом для лечения ротоглоточного кандидоза у пациентов с ВИЧ / СПИДом. Clin Infect Dis . 2006; 42 (8): 1179-1186. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/16575739.
- Кришна Г., Ма Л., Мартиньо М., Престон Р.А., О’Мара Э. Новая твердая пероральная таблетированная форма позаконазола: рандомизированное клиническое испытание для изучения растущей фармакокинетики и безопасности однократного и многократного приема дозаконазола на здоровых добровольцах. J Антимикробный Chemother . 2012; 67 (11): 2725-2730. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/22833639.
- Corporation MSD. Вкладыш в пакет с посаконазолом. 2014. По состоянию на 15 марта 2014 г. Доступно по адресу: https://www.accessdata.fda.gov/drugsatfda_docs/label/2015/022003s018s020,0205053s002s004,0205596s001s003lbl.pdf
- Viljoen J, Azie N, Schmitt-Hoffmann AH, Ghannoum M. Рандомизированное двойное слепое многоцентровое исследование фазы 2 для оценки безопасности и эффективности трех режимов дозирования изавуконазола по сравнению с флуконазолом у пациентов с неосложненным кандидозом пищевода. Противомикробные агенты Chemother . 2015; 59 (3): 1671-1679. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/25561337.
- de Wet N, Llanos-Cuentas A, Suleiman J, et al. Рандомизированное двойное слепое исследование в параллельных группах доза-эффект микафунгина в сравнении с флуконазолом для лечения кандидоза пищевода у ВИЧ-положительных пациентов. Clin Infect Dis . 2004; 39 (6): 842-849. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/15472817.
- Краузе Д.С., Симджи А.Е., ван Ренсбург С. и др.Рандомизированное двойное слепое исследование анидулафунгина в сравнении с флуконазолом при лечении кандидоза пищевода. Clin Infect Dis . 2004; 39 (6): 770-775. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/15472806.
- Skiest DJ, Васкес Дж. А., Анстед GM и др. Позаконазол для лечения азолорезистентного кандидоза ротоглотки и пищевода у лиц с ВИЧ-инфекцией. Clin Infect Dis . 2007; 44 (4): 607-614. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/17243069.
- Vazquez JA, Skiest DJ, Tissot-Dupont H, Lennox JL, Boparai N, Isaacs R. Безопасность и эффективность позаконазола при долгосрочном лечении азолорезистентного кандидоза ротоглотки и пищевода у пациентов с ВИЧ-инфекцией. Клинические испытания ВИЧ . 2007; 8 (2): 86-97. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/17507324.
- Марти Ф., Милонакис Э. Использование противогрибковых средств при ВИЧ-инфекции. Эксперт Опин Фармакотер . 2002; 3 (2): 91-102. Доступно по адресу: https: // www.ncbi.nlm.nih.gov/pubmed/11829723.
- Alsaad AM, Kaplan YC, Koren G. Воздействие флуконазола и риск врожденных пороков развития у потомства: систематический обзор и метаанализ. Токсикол Репрод . 2015; 52: 78-82. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/25724389.
- Мольгаард-Нильсен Д., Пастернак Б., Хвиид А. Использование перорального флуконазола во время беременности и риск врожденных дефектов. N Engl J Med . 2013; 369 (9): 830-839. Доступно по адресу: http: // www.ncbi.nlm.nih.gov/pubmed/23984730.
- Lopez-Rangel E, Van Allen MI. Пренатальное воздействие флуконазола: идентифицируемый дисморфический фенотип. Врожденные дефекты Res A Clin Mol Teratol . 2005; 73 (11): 919-923. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/16265639.
- Мольгаард-Нильсен Д., Сванстром Х., Мельбай М., Хвиид А., Пастернак Б. Связь между использованием перорального флуконазола во время беременности и риском самопроизвольного аборта и мертворождения. ДЖАМА . 2016; 315 (1): 58-67.Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/26746458.
- Berard A, Sheehy O, Zhao JP, et al. Связь между пероральным приемом низких и высоких доз флуконазола и исходами беременности: 3 вложенных исследования случай-контроль. CMAJ . 2019; 191 (7): E179-E187. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/30782643.
- Пастернак Б., Винтцелл В., Фуру К., Энгеланд А., Неовиус М., Стефанссон О. Пероральный флуконазол при беременности и риск мертворождения и неонатальной смерти. ДЖАМА .2018; 319 (22): 2333-2335. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/29896619.
- De Santis M, Di Gianantonio E, Cesari E, Ambrosini G, Straface G, Clementi M. Воздействие итраконазола в первом триместре беременности и исход беременности: проспективное когортное исследование женщин, обращающихся в тератологические информационные службы в Италии. Сейф с наркотиками . 2009; 32 (3): 239-244. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/19338381.
- Pilmis B, Jullien V, Sobel J, Lecuit M, Lortholary O, Charlier C.Противогрибковые препараты при беременности: обновленный обзор. J Антимикробный Chemother . 2015; 70 (1): 14-22. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/25204341.
Флуконазол, применение, дозировка, взаимодействие с лекарствами, бренды,
Что такое флуконазол?
Флуконазол — противогрибковое лекарство, которое чаще всего используется в качестве однократного лечения молочницы, но также назначается более длительными курсами при других грибковых инфекциях.
Однократная доза флуконазола в капсулах по 150 мг можно купить в аптеке.Капсула для приема внутрь Canesten является торговой маркой для этого препарата, хотя в некоторых аптеках ее можно приобрести в виде дженерика.
Флуконазол отпускается по рецепту в виде капсул и пероральной суспензии. Он также доступен в виде настоя, который используется в больницах.
Флуконазол доступен в виде дженерика. Дифлюкан — это хорошо известная торговая марка флуконазола.
Для чего используется флуконазол?
Флуконазол — противогрибковое лекарство, назначаемое для лечения следующих грибковых инфекций:
- Влагалищный молочница (кандидозный вагинит), включая профилактику рецидивирующих инфекций.
- Молочница, поражающая половой член (кандидозный баланит).
- Кандидозные инфекции слизистой оболочки рта (молочница полости рта), горла или пищевода.
- Грибковые кожные инфекции, такие как микоз стопы (tinea pedis), стригущий лишай (tinea corporis), зуд спортсмена (tinea cruris), разноцветный лишай или кандидозные кожные инфекции.
- Грибковые инфекции ногтей.
- Внутренние грибковые инфекции, вызванные Candida, например инфекции кровотока, мочевыводящих путей, сердца, легких, брюшной полости или другие широко распространенные внутренние инфекции (системный кандидоз).
- Грибковая инфекция легких, называемая кокцидиоидомикозом (лихорадка долины).
- Грибковые инфекции, вызываемые грибами Cryptococcus (криптококкоз), включая криптококковый менингит и инфекции, поражающие легкие или кожу.
- Предотвращение рецидива заболевания, вызванного грибами Cryptococcus или Candida, например криптококкового менингита или молочницы полости рта, у людей с ВИЧ или СПИДом.
- Профилактика грибковых инфекций у людей с ослабленной иммунной системой и низким уровнем лейкоцитов, например, из-за химиотерапии, лучевой терапии или трансплантации костного мозга.
Как работает флуконазол?
Флуконазол — это лекарство, называемое триазольным противогрибковым средством. Он убивает грибки и дрожжи, нарушая их клеточные мембраны.
Флуконазол останавливает производство у грибов и дрожжей вещества под названием эргостерин, которое является важным компонентом их клеточных мембран. Флуконазол вызывает появление дыр в клеточных мембранах, что позволяет основным компонентам грибковых или дрожжевых клеток просачиваться наружу.Это убивает грибки или дрожжи, что либо устраняет инфекцию, либо предотвращает ее развитие.
Флуконазол используется для лечения и профилактики ряда различных типов грибковых и дрожжевых инфекций, особенно вызванных грибами Candida или Cryptococcus.
Дозировка флуконазола
Как принимать флуконазол?
Флуконазол можно принимать внутрь (в виде капсул или суспензии) или вводить капельно в вену (внутривенная инфузия) в зависимости от типа и тяжести инфекции.
Лечение молочницы
Вагинальный молочницу обычно можно лечить с помощью однократной дозы 150 мг флуконазола, принимаемой внутрь. Флуконазол также можно использовать мужчинам, у которых есть молочница полового члена.
Лечение других грибковых инфекций
Флуконазол обычно принимают один раз в день. Продолжительность необходимого лечения зависит от типа и тяжести инфекции. Грибковые инфекции могут потребовать лечения от шести до восьми недель.
Флуконазол также можно принимать ежедневно в течение длительного времени для предотвращения грибковых инфекций у людей из группы риска.
Важно следовать инструкциям врача относительно того, как часто и как долго принимать флуконазол. Это будет зависеть от типа инфекции, которую лечат или предотвращают.
Флуконазол можно принимать с пищей или без нее.
Можно употреблять алкоголь с флуконазолом.
Если вы забыли принять дозу, примите ее, как только вспомните. Если вы не вспомните до следующего дня, оставьте пропущенную дозу и примите следующую дозу как обычно.Не принимайте двойную дозу, чтобы восполнить пропущенную дозу.
При лечении инфекции важно завершить предписанный курс этого противогрибкового лекарства, даже если вы чувствуете себя лучше или кажется, что инфекция прошла. Раннее прекращение курса увеличивает вероятность того, что инфекция вернется и грибки станут устойчивыми к противогрибковым препаратам.
Флуконазол не подходит людям с редким наследственным заболеванием крови, называемым порфириями.
Флуконазол следует применять с осторожностью
- Людям с проблемами почек или печени.
- Люди с сердечной недостаточностью, медленным или нерегулярным сердцебиением или ненормальным сердечным ритмом, видимым как «удлиненный интервал QT» на графике сердечного ритма (ЭКГ).
- Люди с нарушениями обычных уровней электролитов, таких как калий или магний, в крови.
Использование флуконазола при беременности
Большинство исследований показывают, что однократная доза флуконазола 150 мг во время беременности не нанесет вреда ребенку в утробе матери.
Некоторые недавние исследования связывают это с врожденными дефектами и повышенным риском выкидыша, но для подтверждения этого необходимы дальнейшие исследования.
Флуконазол не следует применять беременным женщинам или пытающимся зачать ребенка, если врач не считает это необходимым. Длительное лечение флуконазолом в высоких дозах следует применять только во время беременности для лечения инфекций, которые могут быть опасными для жизни. Если вы беременны или думаете, что можете быть беременными, вам следует проконсультироваться с врачом, прежде чем принимать флуконазол.
Подробнее об использовании флуконазола во время беременности можно узнать здесь
Использование флуконазола при грудном вскармливании
Флуконазол проникает в грудное молоко в небольших количествах, однако, как правило, его безопасно принимать матери, кормящие доношенного ребенка.
Побочные эффекты флуконазола
Лекарства и возможные побочные эффекты могут влиять на отдельных людей по-разному. Ниже приведены некоторые из побочных эффектов, которые могут быть связаны с этим лекарством. Тот факт, что здесь указан побочный эффект, не означает, что каждый, кто использует это лекарство, испытает его или любой побочный эффект. Если вас беспокоят побочные эффекты или нежелательная реакция на лекарство, проконсультируйтесь с фармацевтом или врачом.
Общие побочные эффекты флуконазола (затрагивают от 1 из 10 до 1 из 100 человек)
- Боль в животе.
- Тошнота и рвота.
- Диарея.
- Головная боль.
- Сыпь (сообщите своему врачу, если у вас появится сыпь после приема этого лекарства).
Необычные побочные эффекты (затрагивают от 1 из 100 до 1 из 1000 человек)
- Избыток газов в желудке и кишечнике (метеоризм).
- Расстройство желудка.
- Нарушение вкуса.
- Пониженный аппетит.
- Головокружение или ощущение вращения.
- Изъятия.
- Желтуха.
- Чувство усталости, слабости или общего недомогания.
- Зуд.
- Вздутие кожи (крапивница).
Редкие побочные эффекты (затрагивают от 1 из 1000 до 1 из 10 000 человек)
- Нарушение нормального количества клеток крови в крови.
- Нарушение сердечного ритма. Прекратите принимать флуконазол и проконсультируйтесь с врачом, если вы испытываете учащенное сердцебиение, головокружение или потерю сознания.
- Проблемы с печенью. Если вы принимаете высокую дозу или длительный курс флуконазола, ваш врач может попросить вас регулярно сдавать анализы крови для контроля функции печени. Немедленно обратитесь к врачу, если у вас возник необъяснимый зуд, пожелтение кожи или белков глаз (желтуха), необычно темная моча, тошнота и рвота, боли в животе, потеря аппетита или симптомы гриппа, поскольку они могут быть признаками гриппа. проблема с печенью.
- Тяжелые кожные аллергические реакции. Проконсультируйтесь с врачом, если во время приема этого лекарства у вас появятся сыпь, волдыри или шелушение кожи.Люди со СПИДом более склонны к кожным реакциям на многие лекарства, в том числе и на этот.
- Выпадение волос.
Для получения дополнительной информации о побочных эффектах, связанных с флуконазолом, вам следует прочитать информационный буклет для пациента, который прилагается к вашему лекарству. Вы можете найти копию здесь
Если вы считаете, что у вас возникли побочные эффекты от флуконазола, вы можете сообщить о них, используя схему желтой карточки.
Взаимодействие флуконазола с другими лекарствами
Могу ли я принимать флуконазол с другими лекарствами?
Если вы уже принимаете какие-либо другие лекарства, посоветуйтесь с фармацевтом, прежде чем принимать флуконазол, чтобы убедиться, что комбинация безопасна.
Флуконазол не следует принимать людям, принимающим какие-либо из следующих лекарств:
- астемизол
- цизаприд
- лекарства спорыньи, например эрготамин, метисергид
- эритромицин
- пимозид
- хинидин
- терфенад.
Следующие взаимодействия могут происходить при курсах или более высоких дозах флуконазола. Неясно, могут ли эти взаимодействия произойти с однократной дозой флуконазола 150 мг.
Флуконазол может усиливать действие антикоагулянтов кумарина, таких как никумалон и варфарин, против свертывания крови, что может увеличить риск кровотечения. Если вы принимаете антикоагулянтное лекарство, такое как варфарин, ваш врач может захотеть чаще проверять время свертывания крови (INR), пока вы принимаете курс флуконазола, и, возможно, потребуется снизить дозу варфарина.
Флуконазол может повышать уровень следующих лекарств в крови и, таким образом, потенциально может увеличить риск их побочных эффектов.Поговорите со своим врачом или фармацевтом о том, на что обращать внимание, если вы принимаете флуконазол с одним из следующих:
- бензодиазепинов, таких как алпразолам, мидазолам, триазолам, диазепам (это может вызвать повышенную сонливость, и людям, принимающим оба лекарства, может потребоваться более низкая доза бензодиазепина)
- бромокриптин
- буспирон
- каберголин
- блокаторы кальциевых каналов, такие как нифедипин, лерканидипин
- карбамазепин
- целекоксиб
- циклоспорин
- династазин
- цилостазин
- династазин
- династазин дизопирамид
- домперидон
- дронедарон
- эплеренон
- эверолимус
- фентанил
- ивабрадин
- мефлохин
- метадон
- мизоластин
- невирапин
- фенитоин или фосфенитоин
- пиперахин
- пропафенон
- кветиапин
- ранолазин
- рифабутин
- силденафил
- sirolastul sirolimus
- sirolastul sirolimus сахарный диабет 2 типа, например глибенкламид, глипизид (это обычно не влияет на контроль уровня сахара в крови, но может редко вызывать гипогликемию у некоторых людей)
- такролимус
- тадалафил
- теофиллин
- толтеродин
- улипристал
- варденафил 230023 варденафилд28.
Флуконазол может снизить антиагрегантный эффект клопидогреля.
Антибиотик рифампицин (применяемый при туберкулезе) снижает уровень флуконазола в крови. Вашему врачу может потребоваться назначить вам большую, чем обычно, дозу флуконазола, если вам нужны оба этих лекарства.
Подробнее о лекарствах, которые могут взаимодействовать с флуконазолом, читайте здесь
Последнее обновление 17.12.2019
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты.Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Каковы варианты лечения молочницы во рту у младенцев?
Представление пациента
В клинику обратился трехмесячный мальчик, у которого вернулась молочница.
Он был ранее здоровым младенцем на искусственном вскармливании, который рос нормально.
Его родители попробовали два курса перорального приема нистатина, прописанные врачами в клинике, и курс перорального приема флуконазола, назначенный врачом отделения неотложной помощи.
Он прекратил прием флуконазола 3 дня назад, и сегодня его родители снова заметили белые пятна на слизистой оболочке его щек.
Они заявили, что всегда «красили» ему всю полость рта нистатином и стерилизовали его бутылочки и соски, вымывая в посудомоечной машине.
Недавно они купили новые соски.
Он не использовал соску или другие предметы во рту.
Его родители были здоровы, без каких-либо инфекций кожи, ротовой полости или влагалища.
история болезни показывает второго ребенка в семье, родившегося доношенным без пренатальных или родовых осложнений.
Обзор систем дал отрицательный результат на любые высыпания, в том числе в области подгузников, инфекции, лихорадку или любые проблемы с приемом пищи.
Соответствующий медицинский осмотр показал счастливого младенца с параметрами роста 75-90%.
При осмотре полости рта были обнаружены белые пятна на слизистой оболочке щеки, которые не соскребались, и с минимальной эритемой вокруг них.
У него не было высыпаний, остальная часть его обследования прошла нормально.
Диагноз : рецидивирующий кандидоз полости рта.Семье предложили на выбор клотримазол или генцианвиолет в качестве лечения.
Они выбрали генцианвиолет и получили указание снова «красить» весь рот, язык и нёбо красителем три раза в день в течение минимум 2 недель и не менее 3 дней после исчезновения пятен.
Врач действительно рассмотрел возможный иммунодефицит, но поскольку у младенца не было проблем с ростом, инфекций или других проблем, выбранных для наблюдения за младенцем в это время.
Семья также собиралась кипятить соски и бутылочки на плите, и семья должна была позвонить или вернуться до его 4-месячного приема по уходу за ребенком, если молочница продолжится или вернется.
Обсуждение
Кандидоз полости рта или молочница чаще всего вызывается Candida albicans . Младенцы часто приобретают микроорганизмы в перинатальном или постнатальном периоде, и они могут находиться в ротоглотке, коже и влагалище.
У здоровых новорожденных поражается 2-5% младенцев. Симптомы могут включать бессимптомное течение, белые бляшки и / или эритему на слизистой оболочке щек, языка или неба, которые не соскабливаются, хелоз угла рта и сопутствующий пеленочный дерматит.
Молочница чаще встречается у пациентов с основными иммунодефицитными заболеваниями, такими как СПИД, рак и диабет. Кандидоз полости рта также чаще встречается у лиц, принимающих ингаляционные стероидные препараты. В то время как кандидоз полости рта обычно является клиническим диагнозом, микроскопическое исследование с помощью окрашивания по Граму или гидроксида калия может выявить дрожжи и псевдогифы.
Пациентов старше 6 месяцев с частыми рецидивами или постоянным кандидозом полости рта следует рассматривать для оценки основного иммунодефицита.
Пациенты моложе 6 месяцев с другими симптомами возможного основного иммунодефицита также должны быть рассмотрены для оценки.
Learning Point
Лечение кандидоза полости рта для большинства здоровых младенцев включает:
- Суспензия нистатина для перорального применения (100 000–200 000 единиц четыре раза в день), окрашивание всей полости рта обычно является первоначальным выбором и часто помогает избавиться от инфекции. Детям старшего возраста и подросткам может потребоваться 200 000–400 000 единиц четыре раза в день.
- Генцианвиолет — краситель, который используется с 1925 года для лечения кандидоза полости рта. Хотя в целом он менее эффективен, чем другие пероральные препараты, и может пачкать полость рта, одежду и другие предметы, он может быть эффективным. Обычно применяется трижды в день.
- Клотримазол также является вариантом и часто используется для пациентов с ослабленным иммунитетом. Он выпускается в виде пастилки (пастилки) и поэтому не может использоваться с младенцами. Некоторые врачи рекомендуют использовать вагинальный крем с клотримазолом (1%) не по назначению четыре раза в день для маленьких детей.
- Системное противогрибковое лечение другими азольными противогрибковыми средствами часто применяется у младенцев старшего возраста, детей и подростков. К ним относятся флуконазол, кетоконазол или интраконазол. Опять же, они чаще используются для пациентов с иммунодефицитом или другими более серьезными дрожжевыми инфекциями.
Флуконазол (Дифлюкан®) выпускается в таблетках и пероральной суспензии (10 мг / мл или 40 мг / мл). Дозировка обычно составляет 6 мг / кг / день в 1-й день и 3 мг / кг / день в последующие дни, но не менее 2 недель для кандидоза полости рта.
Показано, что флуконазол эффективен при кандидозе полости рта у детей от 6 месяцев до 13 лет. Препарат также применялся у недоношенных детей при системном кандидозе. Фармакокинетические данные доступны для детей от 9 месяцев и старше, а также для недоношенных детей.
Вопросы для дальнейшего обсуждения
1. Какие начальные тесты можно заказать для первичной оценки иммунодефицита?
2. В каком возрасте вы бы прописали пероральный флуконазол при неосложненном кандидозе полости рта?
Связанные дела
Чтобы узнать больше
Чтобы просмотреть педиатрические обзорные статьи по этой теме за последний год, посетите PubMed.
Информационные рецепты для пациентов можно найти в MedlinePlus по следующим темам: дрожжевые инфекции и заболевания полости рта.
Чтобы просмотреть текущие новостные статьи по этой теме, проверьте Новости Google.
Для просмотра изображений, относящихся к этой теме, проверьте Google Images.
Vazquez JA, Sobel JD.
Кандидоз слизистых оболочек.
Infect Dis Clin North Am. 2002 декабрь; 16 (4): 793-82.
Крол Д.М., Килс М.А.
Условия полости рта.
Pediatr Rev.2007, январь; 28 (1): 15-22.
Kalyousse S, Tolan RW, Greenberg ME. Кандидоз. eMedicine.
Доступно в Интернете по адресу http://www.emedicine.com/ped/topic312.htm (rev. 5/2/2007, процитировано 15.05.2008).
Дифлюкан. RxList Индекс наркотиков в Интернете.
Доступно в Интернете по адресу http://www.rxlist.com/cgi/generic/flucon.htm (rev. 2008, процитировано 15.05.08).
Компетенции ACGME, отмеченные в деле
1. Взаимодействуя с пациентами и их семьями, медицинский работник эффективно общается и демонстрирует заботливое и уважительное поведение.
2. Собирается важная и точная информация о пациентах.
3. Принимаются обоснованные решения о диагностических и терапевтических вмешательствах, основанные на информации и предпочтениях пациентов, последних научных данных и клинических суждениях.
4. Планы ведения пациентов разрабатываются и выполняются.
5. Пациенты и их семьи получают консультации и получают образование.
10. Демонстрируется исследовательский и аналитический подход к клинической ситуации.
11. Основные и клинически поддерживающие науки, соответствующие их дисциплине, известны и применяются.

