септический флебит — это… Что такое септический флебит?
- септический флебит
Medicine: septicophlebitis
Универсальный русско-английский словарь. Академик.ру. 2011.
- септический фарингит
- септический шок
Смотреть что такое «септический флебит» в других словарях:
Эндокардит — Эндокардит … Википедия
Тромбофлебит — I Тромбофлебит (thrombophlebitis; греч. thrombos сгусток крови + phleps, phlebos вена + itis) острое воспаление стенок вены с образованием тромба в ее просвете. В развитии Т. имеет значение ряд факторов: замедление тока крови, изменение ее… … Медицинская энциклопедия
МКБ-10: Класс VI — Список классов Международной классификации болезней 10 го пересмотра Класс I.

МКБ-10: Класс G — Список классов Международной классификации болезней 10 го пересмотра Класс I. Некоторые инфекционные и паразитарные болезни Класс II. Новообразования Класс III. Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный… … Википедия
МКБ-10: Код G — Список классов Международной классификации болезней 10 го пересмотра Класс I. Некоторые инфекционные и паразитарные болезни Класс II. Новообразования Класс III. Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный… … Википедия
Ципринол — Действующее вещество ›› Ципрофлоксацин* (Ciprofloxacin*) Латинское название Ciprinol АТХ: ›› J01MA02 Ципрофлоксацин Фармакологическая группа: Хинолоны/фторхинолоны Нозологическая классификация (МКБ 10) ›› A02 Другие сальмонеллезные инфекции… … Словарь медицинских препаратов
ПОСЛЕРОДОВОЙ ПЕРИОД — ПОСЛЕРОДОВОЙ ПЕРИОД.
 Содержание: Т. Физиология……………….53 3 II. Послеродовые кровотечения ……….541 III. Патология П. п……………..555 IV. Послеродовые психозы …………580 Послеродовой перио д время с момента отхождения… … Большая медицинская энциклопедия
Содержание: Т. Физиология……………….53 3 II. Послеродовые кровотечения ……….541 III. Патология П. п……………..555 IV. Послеродовые психозы …………580 Послеродовой перио д время с момента отхождения… … Большая медицинская энциклопедияПилефлебит — I (pylephlebitis; греч. pylē ворота + phleps, phlebos вена + itis: синоним тромбопилефлебит) гнойный (септический) тромбофлебит воротной вены и ее ветвей. Развивается вторично в результате острых и хронических воспалительных заболеваний органов… … Медицинская энциклопедия
АМИКАЦИНА СУЛЬФАТ — Действующее вещество ›› Амикацин* (Amikacin*) Латинское название Amikacini sulfas АТХ: ›› J01GB06 Амикацин Фармакологическая группа: Аминогликозиды Нозологическая классификация (МКБ 10) ›› A41 Другая септицемия ›› G00 Бактериальный менингит, не… … Словарь медицинских препаратов
Инванз — Действующее вещество ›› Эртапенем* (Ertapenem*) Латинское название Invanz АТХ: ›› J01DH03 Эртапенем Фармакологическая группа: Карбапенемы Нозологическая классификация (МКБ 10) ›› A41 Другая септицемия ›› E14.
 5 Язва диабетическая ›› J18.9… … Словарь медицинских препаратов
5 Язва диабетическая ›› J18.9… … Словарь медицинских препаратовПролейкин — Действующее вещество ›› Алдеслейкин* (Aldesleukin*) Латинское название Proleukin АТХ: ›› L03AC01 Альдеслейкин Фармакологические группы: Иммуномодуляторы ›› Другие противоопухолевые средства Нозологическая классификация (МКБ 10) ›› C43… … Словарь медицинских препаратов
причины, симптомы, диагностика и лечение
Флебит – это острое или хроническое воспаление венозной стенки. Может развиваться в результате воздействия различных факторов, однако, чаще всего является осложнением варикозного расширения вен нижних конечностей. Заболевание редко протекает изолированно. Изменения венозной стенки в результате воспаления, как правило, приводят к образованию тромбов и переходу флебита в тромбофлебит. Диагностировать флебит врачу помогают такие современные методы исследования как УЗДГ и дуплексное сканирование. Лечение консервативное, включающее противовоспалительную терапию и физиопроцедуры.
Общие сведения
Флебит — воспалительный процесс в стенке венозного сосуда. Может развиваться в результате воздействия различных факторов, однако, чаще всего является осложнением варикозного расширения вен нижних конечностей. Заболевание редко протекает изолированно. Изменения венозной стенки в результате воспаления, как правило, приводят к образованию тромбов и переходу флебита в тромбофлебит. Флебитами страдают 1% женщин и 0,7% мужчин в возрасте старше 50 лет.
Причины флебитов
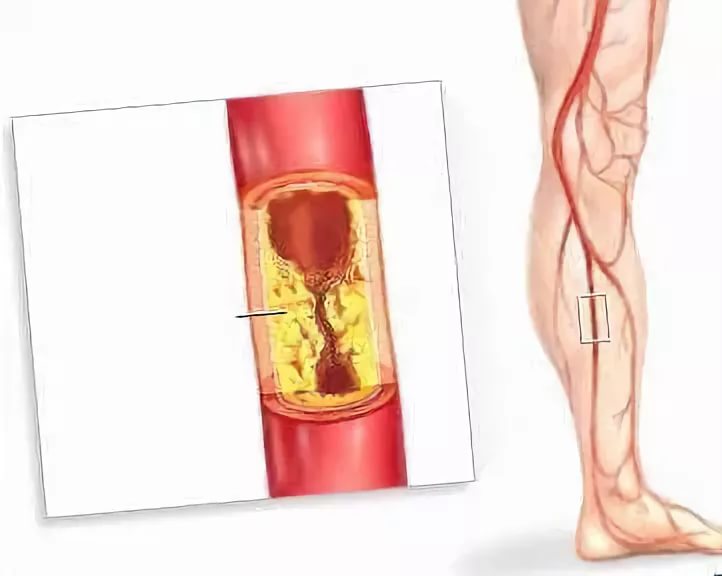
Чаще всего флебиты нижних конечностей возникают при варикозном расширении вен. Второе место по распространенности занимают флебиты, являющиеся осложнением абсцесса, инфицированной раны или инфекционного заболевания. Воспаление венозной стенки может быть вызвано различными возбудителями, однако, чаще всего в качестве инфекционного агента выступает стрептококк. Флебит может развиться после химического ожога вены. В определенных ситуациях флебит вызывается искусственно.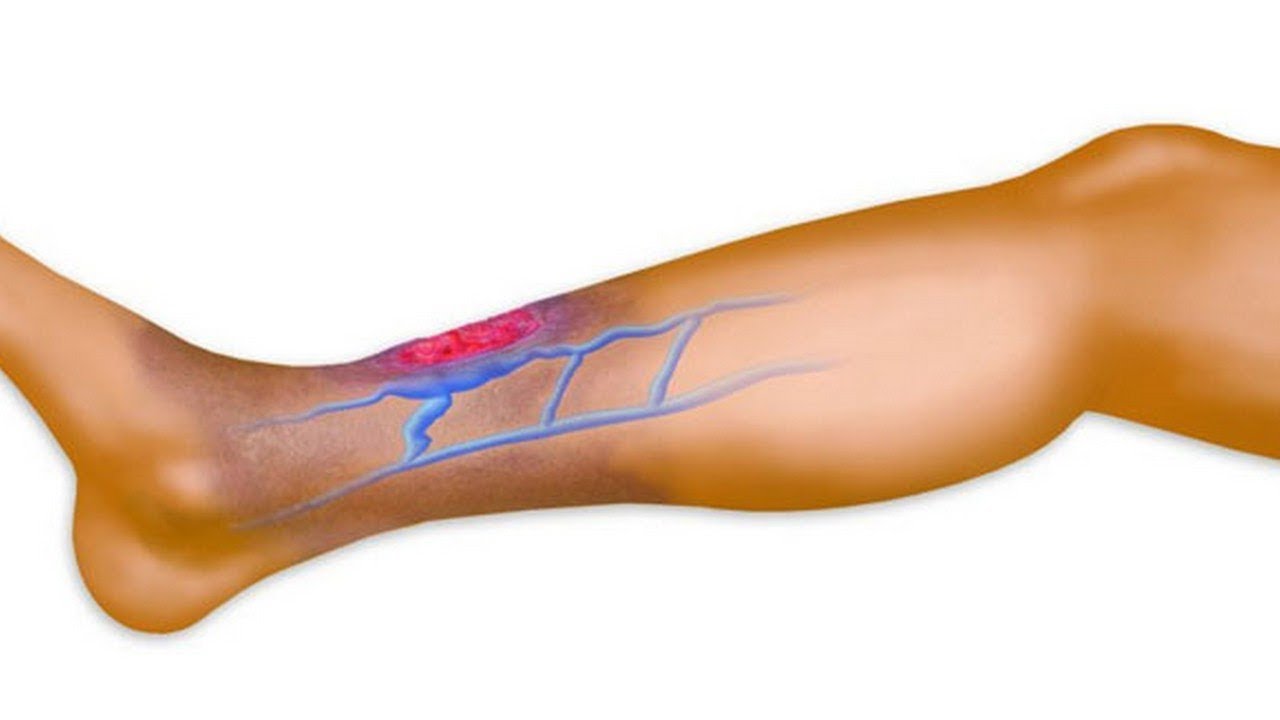 Так при лечении варикозной болезни современная флебология широко использует метод склеротерапии, принцип действия которого основан на введении в вену особого вещества, вызывающего асептический флебит и последующее склеивание стенок вены.
Так при лечении варикозной болезни современная флебология широко использует метод склеротерапии, принцип действия которого основан на введении в вену особого вещества, вызывающего асептический флебит и последующее склеивание стенок вены.
Классификация
По локализации воспаления в венозной стенке:
- Перифлебит – флебит с преимущественным поражением наружной оболочки вены. Как правило, развивается при распространении воспалительного процесса из окружающих тканей на стенки вены.
- Эндофлебит – флебит с преимущественным поражением внутренней оболочки вены. Возникает в результате повреждения внутренней венозной оболочки или травмы вены. Причиной эндофлебита может стать катетеризация вены или продолжительное пребывание иглы в вене при капельном введении различных препаратов. Эндофлебит является одним из побочных эффектов при внутривенном введении гипертонического раствора.
- Панфлебит – флебит с поражением всех оболочек вены.

Этиологическая классификация:
- Аллергический флебит. Возникает в результате аллергической реакции. Склонен к хроническому доброкачественному течению.
- Болевой флебит. Поражает нижние конечности. Обычно развивается после родов. Протекает остро. Сопровождается выраженным болевым синдромом.
- Мигрирующий флебит (мигрирующий тромбофлебит). Чаще возникает у молодых мужчин. В процесс вовлекаются поверхностные вены верхних и нижних конечностей. Сопровождается поражением артерий. Склонен к длительному рецидивирующему течению.
- Церебральный флебит. Поражает сосуды головного мозга. Обычно развивается в результате инфекции.
- Пилефлебит. Воспаление воротниковой вены (пилефлебит) вляется осложнением воспалительных процессов в брюшной полости.
- Флебит инфекционного генеза может развиться в любой области человеческого тела.

Симптомы флебита
При остром поверхностном флебите вена становится болезненной, напряженной. Кожа над пораженной областью краснеет, уплотняется. Наблюдается местная гипертермия. Возможно появление красных полос по ходу воспаленных вен. В некоторых случаях отмечается повышение температуры тела, общая слабость. Для хронического флебита поверхностных вен характерна сглаженная клиническая картина, рецидивирующее течение с периодическими обострениями.
При остром флебите глубоких вен отмечается общая гипертермия, боль и отек в области воспаления. Кожа пораженной конечности становится молочно-белой. Уплотнения и покраснения кожных покровов не наблюдается. В подавляющем большинстве случаев острый флебит глубоких вен осложняется образованием тромбов и переходит в острый тромбофлебит.
Церебральный флебит проявляется головной болью, повышением артериального давления, неврологической симптоматикой. При флебите полового члена появляются резкие боли, пенис становится синюшным, отекает. Для пилефлебита (флебита воротниковой вены) характерна картина выраженной гнойной интоксикации. Состояние больного резко ухудшается, появляется слабость, рвота, головная боль, схваткообразные режущие боли в правом подреберье, нарастающая желтуха. Развивается гектическая лихорадка с проливными потами и потрясающими ознобами. Существует опасность летального исхода. У ряда больных флебит воротниковой вены приобретает хроническое течение и становится причиной развития печеночной и почечной недостаточности.
Для пилефлебита (флебита воротниковой вены) характерна картина выраженной гнойной интоксикации. Состояние больного резко ухудшается, появляется слабость, рвота, головная боль, схваткообразные режущие боли в правом подреберье, нарастающая желтуха. Развивается гектическая лихорадка с проливными потами и потрясающими ознобами. Существует опасность летального исхода. У ряда больных флебит воротниковой вены приобретает хроническое течение и становится причиной развития печеночной и почечной недостаточности.
Осложнения
Диагностика
Пациентов с подозрением на флебит консультируют сосудистые хирурги — флебологи. Инструментальную диагностику проводят при помощи дуплексного сканирования или УЗДГ вен нижних конечностей либо другой области в зависимости от локализации процесса.
Лечение флебита
При флебите проводится комплексная консервативная терапия. Флебит поверхностных вен в ряде случаев лечится амбулаторно. При флебите других локализаций, как правило, показана госпитализация.
Пораженной конечности необходим полный покой, возвышенное положение. Пациенту назначают препараты, улучшающие питание стенки и снижающие вязкость крови. Проводится общее и местное противовоспалительное лечение, физиотерапевтические процедуры. После купирования острого процесса и обострения хронического флебита нижних конечностей рекомендуют использовать компрессионный трикотаж или эластические бинты.
Профилактика
Профилактические меры зависят от локализации флебита. Необходимо строго соблюдать правила проведения внутривенных вливаний и инъекций, своевременно лечить гнойничковые заболевания, воспалительные процессы и мелкие травмы. Пациенты с варикозным расширением вен нижних конечностей должны следовать рекомендациям врача.
причины, симптомы и лечение в статье сосудистого хирурга Илларионова И. Н.
Дата публикации 10 декабря 2019Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Флебит — это воспаление стенки венозного сосуда, зачастую возникающее на фоне варикозно трансформированных вен и сопровождающееся формированием тромбоза. Данное состояние называется «тромбофлебит поверхностных вен», или «варикотромбофлебит». Также флебит является распространённым осложнением периферической внутривенной терапии, которая проводится через венозную канюлю (катетер), — забора венозной крови и внутривенного вливания [1].
Данное состояние называется «тромбофлебит поверхностных вен», или «варикотромбофлебит». Также флебит является распространённым осложнением периферической внутривенной терапии, которая проводится через венозную канюлю (катетер), — забора венозной крови и внутривенного вливания [1].
В различных исследованиях выявлено множество факторов риска развития флебита. Их можно разделить на несколько групп: причины флебита, относящиеся к пациентам, канюле, назначенной терапии, и другие факторы [1][2].
К наиболее распространённым факторам риска, связанным с пациентом, относятся возраст, пол и сопутствующие болезни. Заболеваемость флебитом увеличивается с возрастом: большинство исследований показали, что явные признаки флебита присутствовали примерно у 50 % пациентов старше 60 лет [3]. Также установлено, что флебит чаще всего встречается среди женщин, но удовлетворительного объяснения этой статистике до сих пор нет [4][5]. Кроме того, риск флебита увеличивают состояния, которые ухудшают кровообращение (заболевание периферических сосудов, курение), болезни, снижающие чувствительность (периферическая невропатия), и сахарный диабет [3].
Кроме того, риск флебита увеличивают состояния, которые ухудшают кровообращение (заболевание периферических сосудов, курение), болезни, снижающие чувствительность (периферическая невропатия), и сахарный диабет [3].
К причинам, связанным с внутривенной канюлей, относят физико-химические свойства материала и её размер [6]. Чаще всего на развитие флебита влияют канюли, сделанные из производных тефлона, например фторэтиленпропилен-кополимера.
Другие факторы риска развития флебита связаны с переносимостью вводимых растворов. Она зависит от pH лекарства, его осмолярности (концентрации кинетически активных частиц) и скорости введения в вену. Вероятность появления флебита значительно повышается, если pH и осмолярность растворов отличаются от этих же показателей крови пациента [7]. Также риск развития флебита увеличивает использование антибактериальных препаратов, в основном из группы бета-лактамов, из-за их высокой активности [8].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы флебита
В месте поражения можно прощупать болезненный уплотнённый, напряжённый участок воспалённой вены. Боль бывает различного характера и возникает по ходу вены сразу при развитии флебита. Кожа в зоне воспаления становится гиперемированной (покрасневшей), температура поражённого участка повышается.
В редких случаях при развитии флебита верхней конечности наступает онемение. Отёк руки, как правило, не наблюдается. Иногда данный процесс сопровождается общим ухудшением самочувствия, развитием слабости, недомогания.
При флебите спинной вены полового члена также наблюдаются покраснение, уплотнение, отёк и резкая боль по ходу вены. Половой орган приобретает синюшный цвет.
При флебите вен головного мозга возникает постоянная головная боль, повышается артериальное давление, появляются неврологические симптомы — нарушение зрения.
Воспалению воротной вены характерна выраженная гнойная интоксикация. Состояние пациента ухудшается, возможна слабость, рвота, головная боль, режущие боли в правом подреберье, желтуха, лихорадка. Есть опасность летального исхода.
Состояние пациента ухудшается, возможна слабость, рвота, головная боль, режущие боли в правом подреберье, желтуха, лихорадка. Есть опасность летального исхода.
Патогенез флебита
Наружный клеточный слой вены называется адвентицией. Он представляет собой эластичную мембрану, содержит большое количество коллагеновых волокон, образующих каркас вены, и некоторое количество мышечных волокон, располагающихся вдоль её русла. В средней — мышечной — оболочке вены имеется наибольшее количество гладкомышечных волокон. Они расположены спирально вокруг просвета сосуда и заключены в сеть извитых коллагеновых волокон. При сильном растяжении вены коллагеновые волокна распрямляются, и её просвет увеличивается. Внутренний клеточный слой называется интимой. Он состоит из эндотелиальных клеток, а также гладкомышечных и коллагеновых волокон.
Воспалительный процесс при флебите может начаться как во внешнем, так и во внутреннем слое вены.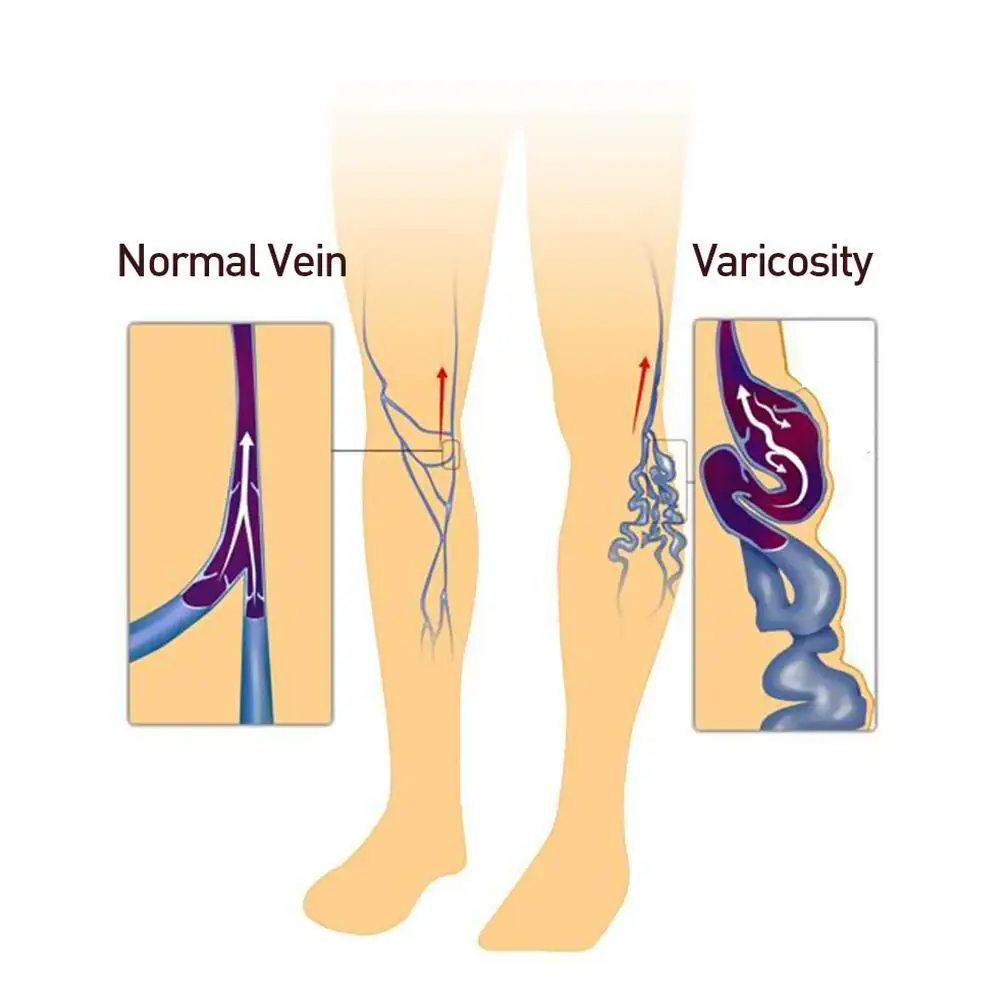 Механизм развития патологии может быть связан с одной из причин:
Механизм развития патологии может быть связан с одной из причин:
- внешней травмой;
- внутренней прямой эндотелиальной травмой;
- воспалением стенки вены;
- первичным нарушением свёртывания крови.
Внешняя травма может быть результатом прямого внешнего воздействия из-за тупой травмы либо внешних повязок [8]. Вена сжимается, нарушается ширина её просвета. В результате этого кровоток замедляется, что приводит к развитию тромбоза и флеботромбоза, а локальное длительное воздействие провоцирует появление местного флебита. Снижение скорости течения крови и венозный застой также наблюдается при видимых варикозных венах и локальных внешних повреждениях — трофических язвах.
Повреждение внутренней стенки включает в себя прямое нарушение клеток адвентиция. Оно активирует тот же воспалительный ответ, что и внешняя травма, с аналогичными последствиями. Повреждение часто связано с рутинными внутривенными процедурами, включая флеботомию (рассечение вены) и внутривенные вливания через катетер (действие растворов, повреждение вен иглами).
Время расположения катетера в вене связано со скоростью появления воспаления. Чем дольше он там находится, тем выше риск и скорость развития флебита, а также вероятность присоединения бактериальной инфекции, в ходе которой может возникнуть гнойный поверхностный венозный тромбоз.
Кроме того, непосредственно повредить эндотелий может вливание гипертонических растворов. Обычно это касается диазепама и пентобарбитала. Они способны вызвать химическое воспаление, которое нарушает нормальную работу вены и приводит к образованию тромбов вокруг кончика катетера, вторичному инфицированию и сепсису. Также с большей вероятностью к тромбозу поверхностных вен приводит вливание растворов в области с более медленным венозным возвратом.
Классификация и стадии развития флебита
В зависимости от причины флебит разделяют на большие группы:
- Флебит, возникший на фоне варикозного расширения вен.
- Флебит, не связанный с варикозным расширением вен — вероятнее всего вызван генетическими нарушениями свёртывания крови:
- Постинъекционный флебит — развивается вследствие химического раздражения вены введённым раствором или механической травмы.
 Чаще всего сопровождается появлением боли по ходу вены и на месте катетера, а также наличием покраснения.
Чаще всего сопровождается появлением боли по ходу вены и на месте катетера, а также наличием покраснения. - Аллергический флебит — развивается в связи с реакцией вены на аллерген (лекарственный препарат, материал катетера). По симптомам схож с постинъекционным флебитом.
По расположению воспалённой вены выделяют следующие виды флебита:
- Флебит полового члена — связан с варикозным расширением вен или инфекционной болезнью (например, гонореей). Вызывает покраснение и отёк кожи, образование объёмного болезненного уплотнения на тыльной поверхности пениса.
- Флебит воротной вены (или пилефлебит) — связан с осложнённым течением воспалительных процессов в брюшной полости (циррозом печени, панкреатитом, синдромом Бадда — Киари и др.). Отличается признаками гнойной интоксикации. Может привести к смерти.
- Церебральный флебит — развивается в венах головного мозга на фоне инфекции или гнойного воспаления (абсцесса или флегмоны). Проявляется постоянной головной болью, повышением артериального давления, нарушением зрения.

- Флебит вен верхних конечностей — в области поражения на руке появляется боль, покраснение кожи, наблюдается шнуровидное уплотнение вены.
- Флебит в бассейне малой подкожной вены — сопровождается напряжённостью мышц, болью и покраснением кожи, повышением температуры и появлением полос по ходу воспалённой вены.
- Флебит в бассейне большой подкожной вены — по проявлениям схож с флебитом малой подкожной вены.
- Мигрирующий флебит — развивается в венах ног, отличается длительным рецидивирующим течением, чаще встречается у молодых мужчин. Может затрагивать также стенки артерий. Когда мигрирующий тромбофлебит ассоциирован с раком, он может возникать за годы до постановки диагноза. Проявляется появлением покраснения, уплотнения, тяжа по ходу вены на различных участках тела.
Флебит также может быть классифицированы по патофизиологии:
- Первичный флебит — непосредственное воспаление в венах.
- Вторичный флебит — системный воспалительный процесс.
 К этой группе относится септический тромбофлебит — воспаление вены, возникающее в условиях инфекции.
К этой группе относится септический тромбофлебит — воспаление вены, возникающее в условиях инфекции.
По месту локализации воспаления в вене различают три формы болезни:
- эндофлебит — воспаление внутренней оболочки вены;
- перифлебит — воспаление наружной оболочки вены;
- панфлебит — воспаление всех оболочек вены [13].
Осложнения флебита
Основным осложнением флебита является венозный тромбоз — образование кровяного сгустка в просвете вены. Частота этого заболевания в 40-летнем возрасте и раньше составляет примерно один случай на 10 000 человек в год; после 45 лет заболеваемость увеличивается и к 80 годам достигает 5-6 случаев на 1000 человек в год [22]. Причины увеличения риска развития тромбоза с возрастом не совсем ясны, но могут связаны с наличием заболеваний сердечно-сосудистой системы, печени и других органов, увеличивающих коагуляцию (свёртываемость крови).
Частота венозного тромбоза в несколько выше у мужчин, чем у женщин. Около двух третей эпизодов проявляются как тромбоз глубоких вен. Основными исходами венозного тромбоза являются повторное появление тромбов, посттромботический синдром, сильное кровотечение из-за разжижающих препаратов, смерть.
Около двух третей эпизодов проявляются как тромбоз глубоких вен. Основными исходами венозного тромбоза являются повторное появление тромбов, посттромботический синдром, сильное кровотечение из-за разжижающих препаратов, смерть.
Тромбоз приводит к ухудшению качества жизни, особенно при развитии посттромботического синдрома, который сопровождается хроническим отёком конечности, изменением цвета кожи голени, трофическими нарушениями [18][19]. Смерть наступает в течение одного месяца после эпизода примерно у 6 % пациентов с тромбозом глубоких вен и у 10 % пациентов с эмболией — попадание сгустков крови в жизненно важные органы [20]. В 30 % случаев человек умирает от тромбоэмболии ещё до постановки диагноза [21]. Показатели смертности ниже среди пациентов с венозным тромбозом, возникающим без очевидной причины, и наиболее высоки среди тех, у кого тромбоз развивается в условиях имеющейся онкологии.
Также флебит может способствовать развитие таких инфекционных осложнений, как абсцесс и флегмона. Оба состояния могут привести к летальному исходу.
Оба состояния могут привести к летальному исходу.
В центре поверхностного абсцесса кожа истончается, иногда кажется белой или жёлтой из-за «созревшего» гноя внутри, готова спонтанно прорваться. При глубоких абсцессах типична локальная боль, лихорадка, потеря веса, утомляемость.
Флегмона представляет собой болезненную припухлость с разлитым покраснением кожи. Быстро развивается, сопровождается высокой температурой (40°С и больше), нарушением работы поражённой части тела. При распространении на окружающие ткани флегмона может спровоцировать развитие гнойного артрита, тендовагинита и других гнойных заболеваний.
Диагностика флебита
Локальные флебиты можно обнаружить непосредственно в зоне постоянного венозного катетера или при опросе пациента, когда выясняется, что эта область была травмирована или в неё вводился препарат [4].
Пациентам с подозрением на поверхностный венозный тромбоз и флебит необходимо проводить дуплексное ультразвуковое сканирование.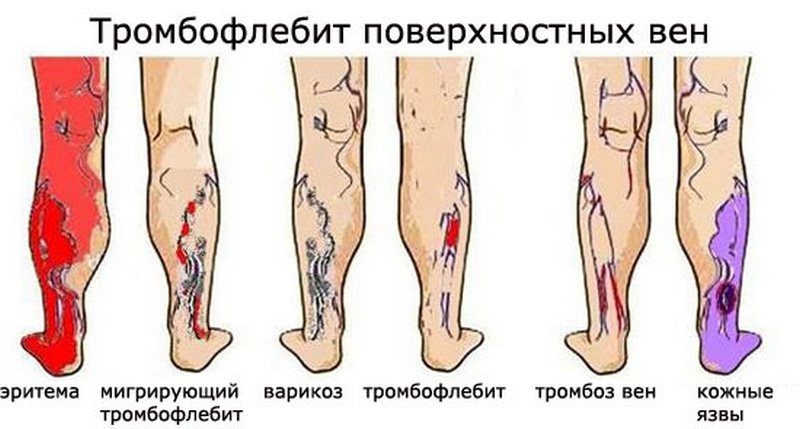 При подозрении на флебит полового члена нужно пройти ультразвуковое исследование сосудов полового члена и мошонки.
При подозрении на флебит полового члена нужно пройти ультразвуковое исследование сосудов полового члена и мошонки.
Также всем пациентам необходимо оценить вероятность развития тромбоэмболии лёгочной артерии и тромбоза глубоких вен. Для этого используются шкалы Wells и Женевской классификации. Они учитывают возраст, предшествующие заболевания и операции. При большой сумме баллов требуется выполнить компьютерную томографию лёгких для исключения тромбоэмболии лёгочной артерии.
Пациентам с периферическим венозным тромбозом верхних конечностей, связанным с катетером, или незначительным флебитом, вызванным прямой травмой, дуплексное ультразвуковое сканирование может не потребоваться из-за наличия подкожного воспаления и возможности постановки диагноза клинически, т. е. по признакам заболевания. Степень поверхностного тромбоза с оценкой тромбоза глубокий вен должна быть задокументирована.
Некоторым пациентам требуется сделать лабораторный анализ для определения гиперкоагуляции — изменения свёртываемости крови — или подтверждения онкозаболевания, особенно когда поверхностный венозный тромбоз не связан с катетером или варикозным расширением вен.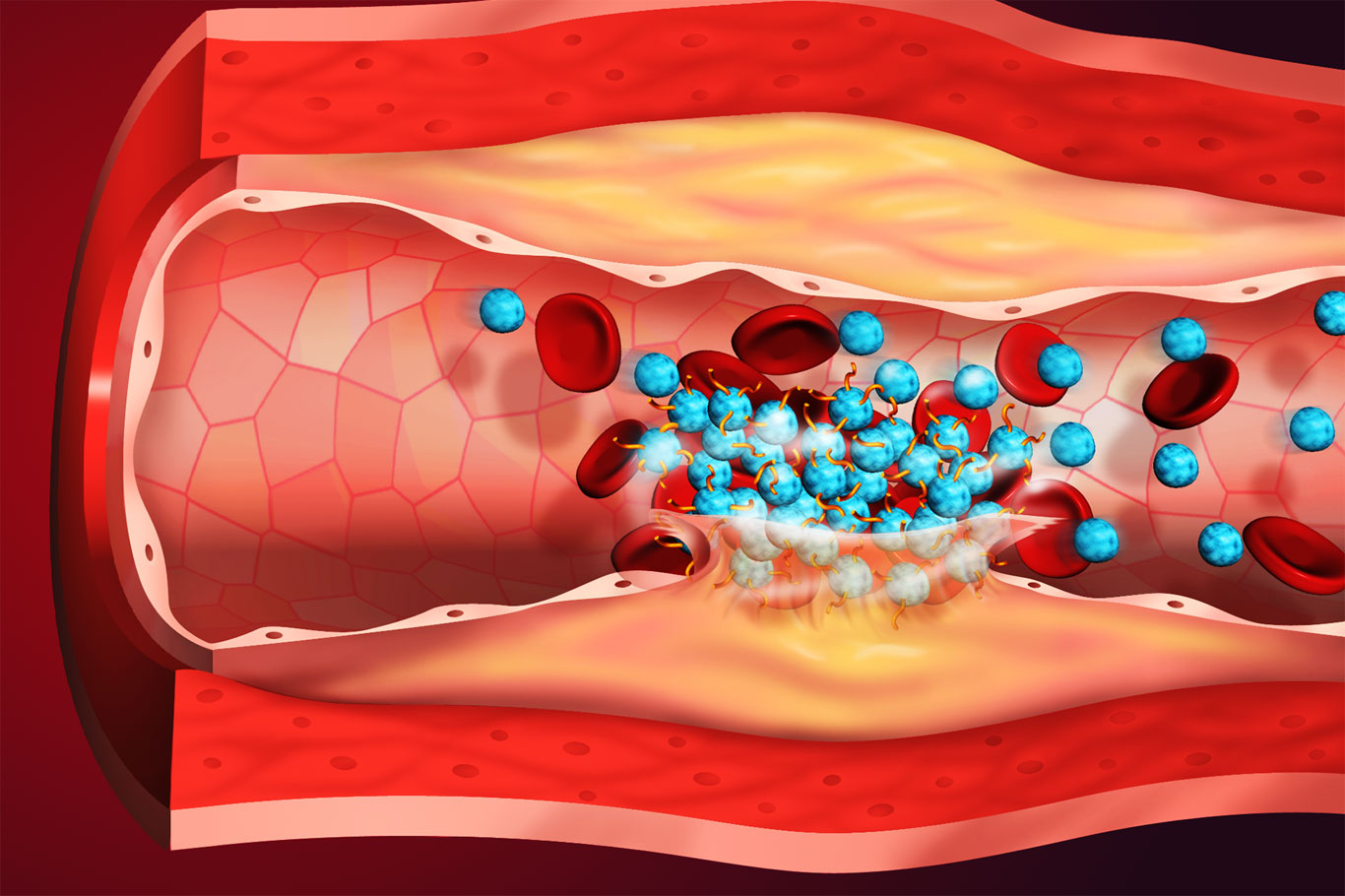 Гиперкоагуляция выявляется с помощью коагулограммы, иногда — гемостазиограммы. Если выявлены отклонения от нормы в сторону повышения или снижения, необходима консультация гематолога для совместного определения тактики дальнейшей диагностики. На эту оценку влияют признаки заболевания, факторы риска и семейная история болезни. В некоторых случаях она может включать в себя простой скрининг на наследственные тромбофилии или более обширный онкопоиск или скрининг васкулита (по рекомендации ревматолога) [15][22].
Гиперкоагуляция выявляется с помощью коагулограммы, иногда — гемостазиограммы. Если выявлены отклонения от нормы в сторону повышения или снижения, необходима консультация гематолога для совместного определения тактики дальнейшей диагностики. На эту оценку влияют признаки заболевания, факторы риска и семейная история болезни. В некоторых случаях она может включать в себя простой скрининг на наследственные тромбофилии или более обширный онкопоиск или скрининг васкулита (по рекомендации ревматолога) [15][22].
Лечение флебита
Большинство пациентов с флебитом проходят симптоматическое лечение с помощью противовоспалительных средств и компрессии. Оно направлено на уменьшение боли и воспаления, предотвращение осложнений и рецидивов. Лечение зависит от места воспаления, наличия сопутствующего острого тромбоза глубоких вен и варикозного расширения.
Важное значение на раннем этапе лечения имеет дуплексное ультразвуковое сканирование конечности, особенно при флебитах, связанных с местным варикозом, внутривенным катетером или другим устройством. Если исследование подтвердит наличие варикозно расширенных вен и рефлюкса (обратного тока крови), то такие пациенты могут первоначально лечиться без операции [12]. При прогрессировании заболевания в глубокую венозную систему принимается решение об оперативном лечении или терапии антикоагулянтами.
Если исследование подтвердит наличие варикозно расширенных вен и рефлюкса (обратного тока крови), то такие пациенты могут первоначально лечиться без операции [12]. При прогрессировании заболевания в глубокую венозную систему принимается решение об оперативном лечении или терапии антикоагулянтами.
Для лечения пациентов со спонтанным тромбозом поверхностных вен используются профилактические или промежуточные дозы низкомолекулярного гепарина или промежуточные дозы нефракционированного гепарина. Их необходимо применять минимум в течение четырёх недель.
Хирургическое удаление вены проводится при рецидивирующих случаях поверхностного венозного тромбоза [22]. Вену нужно удалять, если флебит возник хотя бы во второй раз.
После лечения пациентам рекомендовано использовать компрессионный трикотаж. Период ношения определяется лечащим врачом.
Прогноз. Профилактика
При своевременном обращении к сосудистому хирургу прогноз флебита относительно благоприятный, особенно при флебите верхних конечностей — он проходит практически бесследно. Гирудотерапия (лечение пиявками) может привести к резкому прогрессированию болезни в связи с травмой сосудистой стенки.
Гирудотерапия (лечение пиявками) может привести к резкому прогрессированию болезни в связи с травмой сосудистой стенки.
Если воспаление распространилось в систему глубоких вен, лечение занимает более длительное время. В последующем развивается посттромботическая болезнь. В 5-10 % случаев она приводит к инвалидизации, снижению качества жизни и сохранению постоянного отёка конечности.
Основным способом профилактики является соблюдение двигательной активности, особенно в путешествиях. Сидение во время долгого полёта или поездки на автомобиле может привести к отёку лодыжек, икр и увеличить риск тромбофлебита. Чтобы предотвратить загустевание крови в этих случаях, стоит прогуливаться по проходу один раз в час. При долгой поездке за рулём нужно останавливаться каждый час и двигаться по 10-15 минут. Стоит выполнять венозную гимнастику: сгибать лодыжки или поднимать-опускать голени на носки хотя бы 10 раз в час.
Нужно стараться носить свободную одежду, не стягивающую голени, пить много жидкости, чтобы избежать обезвоживания. При приёме гормональных контрацептивов следует раз в год проходить ультразвуковое триплексное сканирование и наблюдаться у врача-гинеколога [11][20].
При приёме гормональных контрацептивов следует раз в год проходить ультразвуковое триплексное сканирование и наблюдаться у врача-гинеколога [11][20].
Если есть один или несколько факторов риска, необходимо обсудить стратегию профилактики с лечащим врачом перед длительными перелётами, поездками или плановой операцией, после которой придётся соблюдать постельный режим.
Флебит:Причины,Симптомы,Лечение | doc.ua
Причины
В основе развития перифлебита лежит распространение воспалительного процесса с тканей, поврежденных вследствие ожога, абсцесса, туберкулеза, флегмона, панариции и т.д. В случае развития неспецифического воспалительного процесса наблюдается отек и инфильтрация наружной стенки сосуда. В ходе дальнейшего развития флебита происходит распространение отечности и инфильтрации на область средней части венозной стенки, поражая слой мышц. Также поражается эндотелиальный слой. Происходит образование тромбофлебита и пристеночного тромба.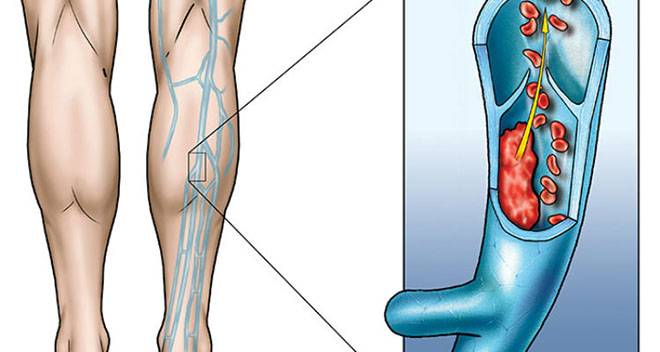 В случае благополучного завершения процесса происходит развитие флебосклероза. В случае поражения слоя периваскулярного характера вследствие туберкулеза воспаление не проникает глубже наружной оболочки стенки сосуда.
В случае благополучного завершения процесса происходит развитие флебосклероза. В случае поражения слоя периваскулярного характера вследствие туберкулеза воспаление не проникает глубже наружной оболочки стенки сосуда.
Причиной прогресса эндофлебита может быть травма сосуда, полученная вследствие пребывания иглы либо катетера на протяжении длительного отрезка времени. Также на развитие болезни влияет варикозное расширение вен либо же введение препаратов, оказывающих склерозирующее либо гипертоническое воздействия. Любое поражение слоя эндотелия провоцирует прогресс пристеночных тромбов. В случае эндофлебита туберкулезного происхождения происходит образование милиарных бугорков, которые в случае своего слияния могут образовать венозный полип, размеры которого могут достигать 20 сантиметров, обладающий некрозом творожистого характера в центральной части.
Болезнь Мондора, она же панфлебит, в большинстве случаев поражает вены грудной клетки и надчревной области. Причиной этой формы флебита является травма области грудной клетки.
Симптомы
Флебит вен, поражающий поверхностные вены в области нижних конечностей, проявляется посредством острых локализованных болезненных ощущений, появления полос покрасневшей кожи лучевидного характера. Также наблюдается прогресс уплотнений вен шнуровидного характера, сопровождающихся болевыми ощущениями. После развития тромба симптоматическая картина приобретает черты тромбофлебита.
Симптоматическая картина болезни Мондора включает в себя болезненный шнуровидный тяж в области грудной клетки. Также возможно наличие большого количества подобных тяжей, сопровождающееся болезненными ощущениями и чувством жжения. Проявления исчезают по прошествии 3–4 недель. Поверхностный флебит либо другие формы заболевания могут вызвать осложнения, к примеру, абсцессы, кровотечения, септическую эмболию и др.
Дигностика
Диагностика флебита основывается на клинической картине симптомов заболевания и данных, полученных вследствие лабораторных исследований крови пациента. В случае результатов, которые указывают на повышенный уровень свертываемости крови болезнь Мондора могут дифференцировать с лимфангитом, который наблюдается при развитии злокачественных опухолевых процессов в молочной железе.
Лечение
Если развивается флебит нижних конечностей, который носит поверхностный характер, принимаются амбулаторные методы лечения простого характера. Во многих случаях достаточным является применение средств, оказывающих обезболивающее действие. В случае другого места расположения воспалительных процессов флебита может потребоваться госпитализация больного.
В первую очередь, необходимо обеспечить состояние покоя для пораженной конечности. Также назначаются медикаментозные препараты, способствующие уменьшению степени вязкости крови пациента, препаратов антибиотического действия. Флебологами назначаются меры противовоспалительной терапии, физиотерапевтические меры, применяются чулки компрессионного характера. Также возможно местное применение мази с содержанием гепарина и троксевазина.
Флебологами назначаются меры противовоспалительной терапии, физиотерапевтические меры, применяются чулки компрессионного характера. Также возможно местное применение мази с содержанием гепарина и троксевазина.
Постинъекционный флебит лечится посредством использования аналогичных лечебных мер. Не используются исключительно методы физиотерапии. Также допустимо применение мазевых и полуспиртовых повязок. В случае гнойного воспаления применяются меры, предполагающие хирургическое вмешательство.
Бандаж компрессионный CircAid нерастяжимый регулируемый Compression Anklet на стопу и голеностопный сустав
Описание
circaid compression anklet — это эластичный компрессионный носок, предназначенный для обеспечения компрессии в области стопы и голеностопного сустава у пациентов с венозной недостаточностью и лимфедемой. Носок circaid compression anklet применяется совместно с бандажами circaid и используется для профилактики развития отека в области стопы и голеностопного сустава при компрессионной терапии при помощи бандажей circaid.
Показания
- Лимфедема
- Другие формы отёков: венозные, посттравматические, послеоперационные
- Липедема
- Варикозная болезнь (все формы)
- Хроническая венозная недостаточность (ХВН)
- Венозный застой крови
- Несостоятельность венозных клапанов
- Посттромботический синдром
- Трофические язвы венозной этиологии
- Ангиодисплазия
- Состояния после склеротерапии
- Профилактика тромбозов
- Венозная экзема
- Липодерматосклероз
Относительные противопоказания
В соответствии с существующими противопоказаниями, лечащий врач оценивает состояние пациента и соотносит потенциальную пользу от применения данного компрессионного изделия (например, при хронической венозной недостаточности) с возможными рисками терапевтического применения данного медицинского изделия у пациента.
- Нарушение или отсутствие чувствительности нижних конечностей
- Аллергические реакции на компоненты компрессионного изделия
Абсолютные противопоказания
- Состояния, при которых использование компрессионных изделий абсолютно исключено, несмотря на наличие показаний (например, хронической венозной недостаточности).

- Хронические облитерирующие заболевания артерий нижних конечностей средней и тяжелой степени
- Декомпенсированная сердечная недостаточность
- Септический флебит
- Синий болевой флебит
- Инфекции мягких тканей в области голеностопного сустава и/или стопы
Подбор размера
- Стандартный размер S
— окружность свода стопы в диапозоне 19-36 см
— окружность надлодыжечной области в диаполозне 19-27 см - Большой размер L
— окружность свода стопы в диапозоне 22-41 см
— окружность надлодыжечной области в диаполозне 25-50 см
 Носок circaid compression anklet применяется совместно с бандажами circaid и используется для профилактики развития отека в области стопы и голеностопного сустава при компрессионной терапии при помощи бандажей circaid.
Показания Лимфедема
Другие формы отёков: венозные, посттравматические, послеоперационные
Липедема
Варикозная болезнь (все формы)
Хроническая венозная недостаточность (ХВН)
Венозный застой крови
Несостоятельность венозных клапанов
Посттромботический синдром
Трофические язвы венозной этиологии
Ангиодисплазия
Состояния после склеротерапии
Профилактика тромбозов
Венозная экзема
Липодерматосклероз
Относительные противопоказания
В соответствии с существующими противопоказаниями, лечащий врач оценивает состояние пациента и соотносит потенциальную пользу от применения данного компрессионного изделия (например, при хронической венозной недостаточности) с возможными рисками терапевтического применения данного медицинского изделия у пациента. Нарушение или отсутствие чувствительности нижних конечностей
Аллергические реакции на компоненты компрессионного изделия
Абсолютные противопоказания Состояния, при которых использование компрессионных изделий абсолютно исключено, несмотря на наличие показаний (например, хронической венозной недостаточности).
Носок circaid compression anklet применяется совместно с бандажами circaid и используется для профилактики развития отека в области стопы и голеностопного сустава при компрессионной терапии при помощи бандажей circaid.
Показания Лимфедема
Другие формы отёков: венозные, посттравматические, послеоперационные
Липедема
Варикозная болезнь (все формы)
Хроническая венозная недостаточность (ХВН)
Венозный застой крови
Несостоятельность венозных клапанов
Посттромботический синдром
Трофические язвы венозной этиологии
Ангиодисплазия
Состояния после склеротерапии
Профилактика тромбозов
Венозная экзема
Липодерматосклероз
Относительные противопоказания
В соответствии с существующими противопоказаниями, лечащий врач оценивает состояние пациента и соотносит потенциальную пользу от применения данного компрессионного изделия (например, при хронической венозной недостаточности) с возможными рисками терапевтического применения данного медицинского изделия у пациента. Нарушение или отсутствие чувствительности нижних конечностей
Аллергические реакции на компоненты компрессионного изделия
Абсолютные противопоказания Состояния, при которых использование компрессионных изделий абсолютно исключено, несмотря на наличие показаний (например, хронической венозной недостаточности). Хронические облитерирующие заболевания артерий нижних конечностей средней и тяжелой степени
Декомпенсированная сердечная недостаточность
Септический флебит
Синий болевой флебит
Инфекции мягких тканей в области голеностопного сустава и/или стопы
Подбор размера Стандартный размер- окружность свода стопы в диапозоне 19-36 см- окружность надлодыжечной области в диаполозне 19-27 см
Большой размер- окружность свода стопы в диапозоне 22-41 см- окружность надлодыжечной области в диаполозне 25-50 см
/upload/iblock/0cc/0cc600652b58c30f32d76ebe5527a5a9.jpg
JU51
Хронические облитерирующие заболевания артерий нижних конечностей средней и тяжелой степени
Декомпенсированная сердечная недостаточность
Септический флебит
Синий болевой флебит
Инфекции мягких тканей в области голеностопного сустава и/или стопы
Подбор размера Стандартный размер- окружность свода стопы в диапозоне 19-36 см- окружность надлодыжечной области в диаполозне 19-27 см
Большой размер- окружность свода стопы в диапозоне 22-41 см- окружность надлодыжечной области в диаполозне 25-50 см
/upload/iblock/0cc/0cc600652b58c30f32d76ebe5527a5a9.jpg
JU51симптомы, причины, диагностика, лечение| АО «Медицина» (клиника академика Ройтберга)
Общие сведения
Флебит — воспалительное заболевание стенок сосудов в острой или хронической форме. Вызывает сильную боль, повышение температуры и состояние общей слабости, вынуждая пациента обратиться за медицинской помощью. Локализация заболевания – преимущественно нижние конечности, реже встречается флебит в сосудах рук и других частей тела. Заболевание требует квалифицированной медицинской помощи и постоянного наблюдения для исключения риска осложнения в виде тромбофлебита, часто несущего в себе угрозу жизни человека.
Вызывает сильную боль, повышение температуры и состояние общей слабости, вынуждая пациента обратиться за медицинской помощью. Локализация заболевания – преимущественно нижние конечности, реже встречается флебит в сосудах рук и других частей тела. Заболевание требует квалифицированной медицинской помощи и постоянного наблюдения для исключения риска осложнения в виде тромбофлебита, часто несущего в себе угрозу жизни человека.
Причины флебита
Основной фактор, провоцирующий начало заболевания, — варикозное расширение вен. Реже наблюдаются случаи, когда флебит развивается на фоне:
- Поражения организма стрептококковой инфекцией.
- Механического повреждения стенок сосудов.
- Химических ожогов после введения лекарственных препаратов.

- Избыточной массы тела.
- Длительного неподвижного положения, сдавленности тела или конечностей.
- Травм и ушибов, осложнений после родов и т.д.
Риск развития флебита возрастает, если на организм действуют сразу несколько из перечисленных факторов – например, варикозное расширение вен в сочетании с лишним весом или обширным травмированием конечностей.
Классификация патологии
В зависимости от локализации воспалительного процесса выделяют:
- Эндофлебит – заболевание внутренней оболочки стенки сосуда.
- Панфлебит – воспалительный процесс, затронувший все слои сосудистой стенки.
- Перифлебит – воспаление локализованное с наружной части вены.
С учетом причин развития фрачи-флебологи различают:
- Постинъекционый флебит после забора крови или введение пациенту сильнодействующего препарата.

- Мигрирующий тип заболевания, который с трудом поддается мониторингу и развивается по синусоиде — от полного отсутствия симптомов до резкого обострения.
- Церебральный флебит, связанный с поражением сосудов головного мозга.
- Болевой флебит, связанный с неприятными ощущениями и часто возникающий после родов.
- Аллергический флебит, выступающий реакцией организма на аллерген.
- Пилефлебит – воспалительный процесс в воротной вене из-за осложнений в брюшной полости.
Симптомы флебита
Симптоматическая картина заболевания может различаться в зависимости от формы и типа заболевания – острой или хронической формы, локализации очага воспаления и т.д.
- При воспалении поверхностных участков стенок сосудов отмечается болезненность области поражения, покраснение и воспаление кожи, повышение температуры тела в зоне воспаления и т.
 д.
д. - Для острых и хронических флебитов глубоких вен характерны боли и отечность, бледность кожного покрова, повышение температуры по всей поверхности тела.
- Для церебральной формы флебита свойственны головные боли, неврологические симптомы, повышение артериального давления и т.д.
- Пилефлебит выделяется на фоне прочих разновидностей заболевания выраженной гнойной интоксикацией.
При поражении различных участков сосудов симптомы могут носить смешанный характер, что несколько осложняет диагностику. Поэтому пациент направляется на несколько видов обследований с целью точно установить локализацию и характер воспалительного процесса.
Диагностика заболевания
Предварительный диагноз удается поставить на основании изученного анамнеза и жалоб пациента. Подтвердить предположение можно с помощью результатов следующих исследований:
Подтвердить предположение можно с помощью результатов следующих исследований:
Результаты проведенных исследований оцениваются в комплексе, что позволяет с высокой долей вероятности назвать причину заболевания и локализацию воспалительного процесса.
Лечение
Значительную часть случаев флебита удается купировать с помощью консервативных методов лечения. Курс организуется на базе амбулатории, пациенты со сложными патологиями и многочисленными осложнениями госпитализируются. Если прием медикаментозных средств не дал результатов, или стенка сосуда разрушена от чрезмерного притока крови, показано хирургическое вмешательство.
В консервативный курс лечения входят:
- Прием лекарственных препаратов обезболивающего, противовирусного, противовоспалительного действия, а также составов-антикоагулянтов.

- Компрессы с мазями противовоспалительного действия.
- Процедуры физиотерапии, направленные на активизацию кровотока и замедление процесса тромбообразования. Чаще это УВЧ, магнитотерапия и лазерные процедуры.
- Ношение компрессионного белья.
- Профилактические меры, направленные на снижение риска рецидива заболевания.
В случае поражения нижних конечностей пациенту рекомендован постельный режим в таком положении, чтобы больная конечность была приподнята.
При необходимости оперативного вмешательства сосудистый хирург может прибегнуть к кроссэктомии с перевязкой сосуда или к флебэктомии, подразумевающей удаление пораженной части вены.
Профилактика флебита
В числе наиболее действенных мер:
- Сбалансированный рацион.

- Следование нормальному режиму дня с ранним пробуждением и своевременным отходом ко сну.
- Умеренная двигательная активность, прогулки и занятия на свежем воздухе.
- Борьба с лишним весом.
Также значение имеет наблюдение у флеболога при наличии симптомов варикоза.
Вопросы и ответы
- Какой врач лечит флебит?
- Для консультирования, осмотра и назначения курса лечения пациенту следует обратиться за помощью к флебологу. В зависимости от типа заболевания и имеющихся симптомов может дополнительно потребоваться консультация сосудистого хирурга, травматолога, терапевта, невролога или кардиолога.
- Чем опасен отказ от лечения флебита?
- Развитие заболевания при отсутствии наблюдения и лечения может стать причиной обширного воспалительного процесса.
 Острая форма быстро принимает хронический формат, когда патологический процесс затрагивает и поверхностные, и глубокие вены. Если на фоне воспаления начнется образование многочисленных тромбов, пациенту придется столкнуться с симптомами и последствиями тромбофлебита. Также повышается риск склеротических изменений стенок сосудов и септической эмболии.
Острая форма быстро принимает хронический формат, когда патологический процесс затрагивает и поверхностные, и глубокие вены. Если на фоне воспаления начнется образование многочисленных тромбов, пациенту придется столкнуться с симптомами и последствиями тромбофлебита. Также повышается риск склеротических изменений стенок сосудов и септической эмболии. - Как можно снять неприятные ощущения и симптомы флебита в домашних условиях?
- Попытки самолечения при флебите категорически не рекомендуются. Если возможность немедленно обратиться за медицинской помощью отсутствует, свои действия следует согласовать с флебологом. Облегчить состояние при сильных болях позволяют прием лежачего положения с приподнятыми ногами, а также компрессы с отварами лечебных трав или с гречневой мукой.
Источники
При подготовке статьи использована следующая литература:
- Аскерханов Р.
 П. Хирургия периферических вен.— Махачкала, 1973.—392 с.
П. Хирургия периферических вен.— Махачкала, 1973.—392 с. - Атлас периферической нервной и венозной систем Под ред. В. Н. Шевкуненко.— М.: Медгиз, 1949. – 384 с.
- Вальдман В. А. Венозное давление и венозный тонус.— 2-е изд., перераб. и расш.— Л.: Медгиз, 1947.— 240 с.
- Ванков В. Н. Строение вен.— М.: Медицина, 1974.— 207 с.
- Васютков В. Я., Проценко Н. В. Трофические язвы голени и стопы.— М.: Медицина, 1993.— 160 с.
- Веденский А. Н. Варикозная болезнь.- Л.: Медицина, 1983.—207 с.
РНК бандаж medi circaid JUXTAFIT essentials hand wrap (JU2B0-L / JU2B0-R) на кисть
При лечении лимфедемы необходимо создать высокий рабочий уровень давления. Компания medi предлагает новую разработку, создающую необходимый уровень давления с его оптимальным распределением – circaid JUXTAFIT essentials hand wrap. Он предполагает самостоятельную регулировку уровня компрессии по мере уменьшения отёка, ускоряя процесс лечения.
Особенности изделия:
- Для женщин и мужчин.
- Компрессия на кисть, от запястья до основания пальцев.
- Уровень компрессии регулируется на тыльной стороне кисти.
- Прост в обращении, идеально подходит для самостоятельного применения.
Показания к применению:
Бандаж фиксируется на конечности в области кисти.Абсолютные противопоказания:
- Хронические облитерирующие заболевания артерий средней и тяжелой степени;
- Декомпенсированная сердечная недостаточность;
- Септический флебит;
- Синий болевой флебит;
- Острая инфекция.
Относительные противопоказания:
- Индивидуальная непереносимость материала;
- Нарушение чувствительности.
Индивидуальная регулировка лент обеспечивает идеальное облегание конечности, а удобные застежки-липучки позволяют легко и быстро снимать и надевать изделие, не ограничивая мобильность и позволяя поддерживать привычный образ жизни.
Инновационный материал за счет жесткости создает высокое рабочее давление, а регулировка позволяет поддерживать уровень компрессии весь день. Воздухопроницаемые свойства и антимикробное действие (за счет наличия в структуре ионов серебра) делают использование бандажа еще более комфортным и эффективным.
Состав:
55% нейлон, 40% полиуретан, 5% эластан
Инструкции по стирке и уходу за изделием:
Бандаж можно стирать в стиральной машине в деликатном режиме и сушить при низкой температуре. Для того чтобы предотвратить повреждение застежек- липучек и защитить другую одежду от повреждения рекомендуется помещать бандаж в мешок для стирки. Для продления срока службы рекомендуется ручная стирка.
- Машинная стирка в теплой воде.
- Не отбеливать.
- Сушить при низкой температуре.
- Не гладить.
- Не подвергать химической чистке.
- Не выжимать.
- Хранить в сухом месте.
- Не подвергать воздействию солнечного света.

Как подобрать размер изделия:
Септический тромбофлебит — StatPearls — Книжная полка NCBI
Непрерывное обучение
Гнойный (септический) тромбофлебит описывает тромбоз вены, который возникает на фоне воспаления и инфекции. Это состояние характеризуется наличием тромба, который связан с воспалением и образованием гноя (нагноением) как в венозной стенке, так и вокруг сосуда. Хотя этот процесс может происходить как в поверхностных, так и в глубоких сосудах по всему телу, он чаще всего наблюдается в венозных структурах, включая периферические вены, вены таза, верхнюю полую вену, внутреннюю яремную вену, воротные вены или дуральные синусы.В этом упражнении описывается оценка и лечение септического тромбофлебита, а также подчеркивается роль межпрофессиональной команды в улучшении ухода за больными пациентами.
Целей:
Определить этиологию септического тромбофлебита.
Объясните, как оценивать септический тромбофлебит.

Опишите варианты лечения септического тромбофлебита.
Опишите стратегии межпрофессиональной группы для улучшения координации помощи и коммуникации для улучшения ведения пациентов с септическим тромбофлебитом и улучшения результатов.
Введение
Септический или гнойный тромбофлебит (STP) определяется наличием эндоваскулярного тромба на фоне ассоциированной бактериальной или грибковой инфекции. Венозные инфекции могут возникать из-за связанного внутривенного катетера, разрушения кожи или инвазии из соседних несосудистых структур. Хотя этот процесс может происходить как в поверхностных, так и в глубоких сосудах тела, чаще всего он наблюдается в венозных структурах (например,g., периферические вены, вены таза, верхняя полая вена, внутренняя яремная вена, воротные вены или дуральные синусы). Состояние пациента может варьироваться от легкой инфекции поверхностных вен до тяжелой системной инфекции. При наличии STP могут развиться несколько осложнений, связанных с распространением гематогенных бактерий и септической тромбоэмболией, например, эндокардит, септический артрит и даже септический увеит. Заболеваемость и смертность от STP без лечения высока, хотя риск значительной заболеваемости и смертности зависит от местоположения тромба.[1] [2] [3] [4] [5]
При наличии STP могут развиться несколько осложнений, связанных с распространением гематогенных бактерий и септической тромбоэмболией, например, эндокардит, септический артрит и даже септический увеит. Заболеваемость и смертность от STP без лечения высока, хотя риск значительной заболеваемости и смертности зависит от местоположения тромба.[1] [2] [3] [4] [5]
Этиология
Несмотря на то, что флебит может возникнуть без основной инфекции, просто в результате связанного с катетером механического или химического раздражения, инфекция всегда должна быть дифференциальная диагностика. Септический тромбофлебит может возникнуть спонтанно; однако в большинстве случаев вовлечение поверхностных периферических вен возникает из-за разрывов кожи, как при венепункции при кровопускании или внутривенной инъекции. В некоторых случаях внутривенные катетеры, такие как линии периферически введенных центральных катетеров (PICC), могут быть причиной инициации в периферической вене, а также в глубоких венах, таких как верхняя полая вена (SVC). В случае нижней полой вены или ВПВ STP чаще всего возникает в результате установки постоянного катетера. [6] [7] [8]
В случае нижней полой вены или ВПВ STP чаще всего возникает в результате установки постоянного катетера. [6] [7] [8]
Другие состояния, такие как синдром Лемьера, пилефлебит, STP дуральных синусов и вен таза, часто возникают в результате проникновения инфекции из почти несосудистой структуры. Например, STP тазовых вен может быть результатом эндометрита, воспалительного заболевания органов малого таза, внутрибрюшных инфекций, абдоминальной хирургии, родов или септического аборта. Синдром Лемьера, который представляет собой тромбофлебит внутренней яремной вены, чаще всего вызывается фарингитом, но может возникать вторично по отношению к зубной инфекции.STP дурального синуса может быть результатом инфекции уха, носа или горла, такой как мастоидит, средний отит или даже менингит. [4] [6] [7] [8]
Эпидемиология
Лица крайнего возраста, такие как новорожденные и пожилые люди, по-видимому, наиболее уязвимы для STP. Вероятно, это связано с неразвитой защитой хозяина у новорожденных и снижением иммунологической функции, а также дополнительными сопутствующими заболеваниями у пожилых людей. [9] [10] [11] У пациентов с активным злокачественным новообразованием, которые имеют повышенный риск развития тромбоза глубоких вен (ТГВ) из-за нарушения фибринолитической системы наряду с их тяжелым иммунодефицитным состоянием, также развивается STP.У этих пациентов может быть трудно диагностировать STP, поскольку они часто имеют более одного источника бактериемии. [12] [13] У других, таких как пациенты с ожогами, пациенты, длительное время принимающие стероиды или принимающие наркотики внутривенно, также наблюдается более высокая частота развития STP. [14] [15] [16] [17]
[9] [10] [11] У пациентов с активным злокачественным новообразованием, которые имеют повышенный риск развития тромбоза глубоких вен (ТГВ) из-за нарушения фибринолитической системы наряду с их тяжелым иммунодефицитным состоянием, также развивается STP.У этих пациентов может быть трудно диагностировать STP, поскольку они часто имеют более одного источника бактериемии. [12] [13] У других, таких как пациенты с ожогами, пациенты, длительное время принимающие стероиды или принимающие наркотики внутривенно, также наблюдается более высокая частота развития STP. [14] [15] [16] [17]
Текущая частота катетер-ассоциированного (периферического) STP оценивается в 0,5 случая инфекций кровотока на 1000 дней после введения периферического внутривенного устройства. Для центральных венозных катетеров без туннелирования и без лечения заболеваемость оценивается в 2 балла.7 на 1000 дней внутривенного введения. Приблизительно 4,2% ожоговых пациентов имели периферический STP. [14] [15] [18] [15]
Глубокий (не связанный с катетером) STP встречается гораздо реже; поэтому точная заболеваемость еще не описана. Однако в случае тазового STP, который чаще всего наблюдается у женщин детородного возраста в возрасте до 20 лет, частота, как сообщается, колеблется от 1: 500 до 1: 2000 при кесаревом сечении, в то время как частота вагинальных Сообщается, что поставки составляют 1: 9000.Другими факторами риска, связанными с тазовой STP, являются черная раса и многоплодная беременность. [19]
Однако в случае тазового STP, который чаще всего наблюдается у женщин детородного возраста в возрасте до 20 лет, частота, как сообщается, колеблется от 1: 500 до 1: 2000 при кесаревом сечении, в то время как частота вагинальных Сообщается, что поставки составляют 1: 9000.Другими факторами риска, связанными с тазовой STP, являются черная раса и многоплодная беременность. [19]
Пилефлебит, который является STP воротной вены, считается показателем смертности до 25%, несмотря на использование антибиотиков, и заболеваемость 2,7 на 100 000 человеко-лет [20].
Другие редкие состояния, такие как синдром Лемьера, которые обычно возникают у здоровых молодых людей, встречаются с частотой 14,4 случая на миллион в год у пациентов в возрасте от 15 до 24 лет.Уровень смертности, зарегистрированный в трехлетнем проспективном исследовании, составил 9% [21].
До широкого использования антибиотиков СТП был основной причиной тромбоза синуса головного мозга и почти всегда приводил к летальному исходу. Однако сейчас это считается редкостью. Несмотря на это, по-прежнему сообщается, что летальность составляет примерно 30% для STP кавернозного синуса и 78% для STP верхнего сагиттального синуса, при менее чем 50% достигается полное выздоровление. Это состояние также чаще встречается у детей, чем у взрослых.[22] [23] [22]
Однако сейчас это считается редкостью. Несмотря на это, по-прежнему сообщается, что летальность составляет примерно 30% для STP кавернозного синуса и 78% для STP верхнего сагиттального синуса, при менее чем 50% достигается полное выздоровление. Это состояние также чаще встречается у детей, чем у взрослых.[22] [23] [22]
Патофизиология
Хотя точный патофизиологический механизм STP до конца не изучен, считается, что STP первоначально начинается с разрушения эндоваскулярной стенки, что приводит к образованию тромба. Это нарушение стенки вены может быть вызвано эндоваскулярным устройством, например периферической линией или центральной линией. Однако это также может быть из-за уже существующего состояния гиперкоагуляции, например, у пациентов с раком. Как только тромб присутствует, вторжение микроорганизма может произойти из-за разрушения кожи или соседней структуры.Как только организм попадает в вену, он размножается и может еще больше усилить тромбообразование и воспаление.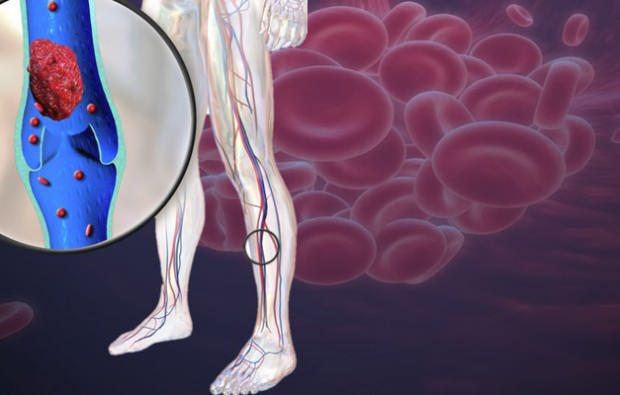 [24]
[24]
Наиболее частым микроорганизмом, участвующим в STP, является Staphylococcus aureus. Однако замешаны и на других, таких как вирусные, паразитарные и грибковые организмы и даже полимикробные. Другие распространенные организмы — это стрептококки, анаэробы, а также грамотрицательные организмы. [22] [25]
Другие состояния, такие как синдром Лемьера, возникают в результате бактериальной инвазии из соседней структуры.Синдром Лемьера относится к тромбофлебиту внутренней яремной вены. Это чаще всего возникает в результате бактериального фарингита, который может быть связан с перитонзиллярным абсцессом, который затем может разорваться и распространиться на окружающие ткани и венозные структуры. Характерно бактериальное поражение сонной артерии с ассоциированной бактериемией [26]. Синдром Лемьера часто вызывается анаэробным организмом Fusobacterium necrophorum. [27] [4]
Инфекция любой части средней трети лица, такой как нос, периорбитальные области, миндалины или мягкое небо, представляет наибольший риск развития STP дурального венозного синуса. Эти структуры стекают непосредственно в кавернозный синус через глазные вены, лицевые вены и крыловидное сплетение, и, таким образом, инфекция может распространяться этим путем. Сообщалось также, что стоматологические инфекции, менингит и синусит связаны с STP дурального синуса через прямое распространение инфекции. [23] [22]
Эти структуры стекают непосредственно в кавернозный синус через глазные вены, лицевые вены и крыловидное сплетение, и, таким образом, инфекция может распространяться этим путем. Сообщалось также, что стоматологические инфекции, менингит и синусит связаны с STP дурального синуса через прямое распространение инфекции. [23] [22]
Пилефлебит — это редкая форма STP, которая может быть связана с дивертикулитом (чаще всего), панкреатитом, аппендицитом, воспалительным заболеванием кишечника, геморроидальным заболеванием, а также любой внутрибрюшной инфекцией, которая включает дренирование структур в воротная вена.Считается, что он начинается с инфекции соседних областей, дренируемых портальной системой, которая может прогрессировать и гематогенно распространяться на печень и бактериемию. [20] [28] [4]
STP тазовых и яичниковых вен чаще всего возникает во время родов и в течение первых трех недель после родов из-за местного распространения инфекции матки, такой как эндометрит или хориоамнионит. Состояние гиперкоагуляции, возникающее во время беременности, способствует образованию тромба, а повреждение подвздошно-бедренных сосудов во время родов еще больше способствует этому процессу.[19] Помимо связи с послеродовым периодом, тазовый STP также был связан с воспалительными заболеваниями органов малого таза, а также с введением внутриматочной спирали. [29] [30]
Состояние гиперкоагуляции, возникающее во время беременности, способствует образованию тромба, а повреждение подвздошно-бедренных сосудов во время родов еще больше способствует этому процессу.[19] Помимо связи с послеродовым периодом, тазовый STP также был связан с воспалительными заболеваниями органов малого таза, а также с введением внутриматочной спирали. [29] [30]
История и физика
Пациенты с STP могут иметь ряд симптомов от легкого отека и боли в поверхностной вене до септического шока, в зависимости от продолжительности и местоположения инфицированного тромба.
Поскольку большинство случаев связано с поражением периферических вен, у этих пациентов может быть лихорадка выше 100.4 F вместе с эритемой и болезненностью по ходу вены, а также гнойным дренажом в месте введения катетера. Сообщалось об отеке конечности, а также о явном гнойном материале из вены [31].
У некоторых пациентов может быть ассоциированная гипоксемия, респираторный дистресс и боль в груди из-за септической эмболии легких. Септическая тромбоэмболия легочной артерии встречается редко, но ее следует рассматривать у пациентов с внелегочным источником инфекции на фоне бактериемии и связанного с ней тромба.[32]
Септическая тромбоэмболия легочной артерии встречается редко, но ее следует рассматривать у пациентов с внелегочным источником инфекции на фоне бактериемии и связанного с ней тромба.[32]
В случае STP яремной вены у пациентов может появиться лихорадка, локализованная боль в горле или шее, дисфагия, тризм, отек шеи или уплотнение над яремной веной вместе с грудинно-ключично-сосцевидной мышцей или за углом челюсть. Кроме того, язвы, псевдомембрана или эритема могут визуализироваться в ротоглотке пациента с STP яремной вены. Синдром Лемьера также может проявляться постпептальным целлюлитом, синуситом или зубной болью из-за зубной инфекции.[27]
У большинства пациентов с пилефлебитом наблюдается лихорадка с болями в животе; однако тошнота, рвота и желтуха возникают редко. Некоторые могут проявляться гипотонией, тахикардией и тяжелым сепсисом. Септическая эмболия может дополнительно перемещаться в суставы или кости, что приводит к септическому артриту или остеомиелиту — в этом случае пациент может жаловаться на боли в суставах или в теле (например, в дополнение к лихорадке, недомоганию и ночному потоотделению) [4].
Пациенты с STP тазовых вен могут поступить двумя способами.При тромбофлебите вен яичников обычно наблюдается повышение температуры тела и боль в животе, локализованные сбоку от пораженного сосуда, с ощущением болезненности. Боль может быть описана как иррадиация в пах или верхнюю часть живота и как постоянную боль. [4] [33] С другой стороны, у пациента с глубоким септическим тромбофлебитом таза могут быть более тонкие проявления. Они часто не будут выглядеть больными между резкими скачками температуры, а боли в животе или болезненность часто отсутствуют. У пациентов часто наблюдается только послеродовой жар, и они не реагируют на антибиотики.По этой причине он известен как «загадочная лихорадка». [4] [34]
Оценка
Септический тромбофлебит следует заподозрить у пациентов, у которых продолжается всплеск лихорадки, несмотря на 72 часа адекватного приема антибиотиков, особенно при установке эндоваскулярного катетера. [35] [36] [37]
Лучшим доступным тестом остается компьютерная томография (КТ) с контрастным усилением. КТ позволяет оценить любые дефекты наполнения сосуда, которые потенциально могут содержать сгусток, и может дополнительно продемонстрировать любое окружающее воспаление.Затем диагноз ставится на основании этих рентгенографических свидетельств тромбоза, взятых вместе с результатами посева крови или культур гнойного материала, полученного из подозрительного места (например, посев на кончике кончика в случае катетер-ассоциированного тромбофлебита или окраска по Граму и посев гнойного материала). материал с участка мягких тканей). Культуры чаевых из периферийных и центральных сайтов должны быть отправлены для сравнения, если таковые имеются. Диагноз может быть микробиологическим на основании результатов посева вместе с рентгенологическими признаками заболевания.[38]
КТ позволяет оценить любые дефекты наполнения сосуда, которые потенциально могут содержать сгусток, и может дополнительно продемонстрировать любое окружающее воспаление.Затем диагноз ставится на основании этих рентгенографических свидетельств тромбоза, взятых вместе с результатами посева крови или культур гнойного материала, полученного из подозрительного места (например, посев на кончике кончика в случае катетер-ассоциированного тромбофлебита или окраска по Граму и посев гнойного материала). материал с участка мягких тканей). Культуры чаевых из периферийных и центральных сайтов должны быть отправлены для сравнения, если таковые имеются. Диагноз может быть микробиологическим на основании результатов посева вместе с рентгенологическими признаками заболевания.[38]
Если компьютерная томография недоступна, магнитно-резонансная томография (МРТ) также может использоваться для диагностики большинства случаев STP. МРТ в сочетании с МР-венографией является наиболее чувствительным неинвазивным методом исследования дуральных пазух. [22]
Ультразвук может быть полезен в некоторых случаях STP (например, если абсцесс находится очень близко к пораженному сосуду). Это также может быть диагностическим, если тромб обнаружен при положительном посеве крови. Однако в случае тромбофлебита тазовых или дуральных вен ультразвуковое исследование не дает адекватных результатов (из-за плохого проникновения).[4]
Дополнительные лабораторные исследования могут включать общий анализ крови, биохимический анализ крови, печеночные ферменты, функциональные тесты печени, международное нормализованное соотношение / протромбиновое время, и, если вовлечены дуральные синусы, рассмотреть возможность получения культур спинномозговой жидкости. [22]
Лечение / ведение
Лечение STP зависит от источника инфекции, вовлеченных организмов, пораженных структур и индивидуальной физиологии пациента. Основные цели лечения включают удаление источника инфекции, такого как периферические или центральные внутривенные катетеры, внутривенное введение антибиотиков широкого спектра действия, возможная антикоагуляция (хотя это остается спорным) и оценка хирургической бригадой возможного хирургического вмешательства.[39] [40]
Если есть явное гнойное поражение, возможно, необходимо иссечение инфицированного сосуда; это возможно на периферии, но не так, когда задействованы центральные сосуды.
Роль антикоагулянтов противоречива. Некоторые авторы рекомендуют антикоагулянтную терапию для предотвращения распространения тромба, в то время как другие предпочитают антикоагулянтную терапию только при наличии расширения тромба; однако на сегодняшний день нет контролируемых исследований. Антикоагулянтная терапия должна проводиться у пациентов с тромбоцитопенией с количеством тромбоцитов менее 50 000 / мкл из-за высокого риска кровотечения.[41] [42] [41]
Дифференциальный диагноз
Другие состояния могут имитировать септический тромбофлебит. У онкологических больных часто бывает трудно отличить STP от обычного тромбоза глубоких вен (ТГВ), который онкологическое заболевание испытывает из-за гиперкоагуляции. Больные раком часто заражаются бактериемией из других источников из-за тяжелого иммунодефицита, и нет хорошего способа отличить пациента с сепсисом, у которого есть постоянный катетер с тромбом, от пациента с сепсисом, у которого есть септический тромбофлебит.Некоторые исследовали роль позитронно-эмиссионной томографии фтор-18-фтордезоксиглюкозы (FDG-PET) и обнаружили, что она специфична для диагностики STP у этой популяции пациентов с сопутствующими злокачественными новообразованиями. [12] [13]
Церебральный венозный тромбоз может имитироваться пресептальным целлюлитом или орбитальным целлюлитом или офтальмологической мигренью, которая может проявляться параличом 3-го нерва, ухудшением зрения, болью в глазах, офтальмоплегией и проптозом. [22]
Прогноз
Смертность от септического тромбофлебита резко снизилась за последнее столетие благодаря раннему применению антибиотиков и улучшенной диагностике.Некоторые состояния, такие как тромбоз дурального синуса, по-прежнему несут высокую заболеваемость и смертность, несмотря на достижения [22] [4].
Осложнения
Эмболи
Сепсис
Тромбоз сосуда
Улучшение результатов медицинской бригады
Поскольку STP может возникать в любом сосуде, это состояние лучше всего под контролем хирурга, в состав которого входит межпрофессиональная бригада , интервенционный радиолог, инфекционист.Медсестры часто первыми замечают это заболевание, потому что оно часто связано с канюляцией периферических вен. После постановки диагноза необходимо немедленное лечение для предотвращения метастатических очагов инфекции в системном кровотоке. Сообщается о смертности от 3 до 78% в зависимости от расположения вены и степени инфекции. Инфекции, связанные с кандидой, имеют самую высокую смертность. При поражении дуральных пазух летальность может превышать 70%.Сегодня, благодаря улучшенной визуализации и диагностике, уровень смертности снизился, но любая задержка в лечении связана с высокой заболеваемостью и смертностью. Фармацевты, особенно специализирующиеся на инфекционных заболеваниях, помогают команде в выборе лекарств, проверке дозирования лекарств и проверке лекарственного взаимодействия. После выписки пациенты часто нуждаются в последующем наблюдении, чтобы убедиться, что у них не развился эндокардит или рецидивирующая инфекция; медсестры могут обеспечить необходимый мониторинг и сообщить о любых проблемах медицинскому персоналу.Для снижения смертности следует отдавать предпочтение катетеризации периферических вен перед катетеризацией центральной вены. Тесное общение между медсестрами и другими врачами жизненно важно, если кто-то хочет улучшить результаты. [43] [10] [22] [Уровень 5]
Рисунок
Мигрирующий тромбофлебит. Изображение любезно предоставлено S Bhimji MD
Ссылки
- 1.
- Losno RA, Vidal-Sicart S, Grau JM. Множественный пиомиозит вторичный по отношению к септическому тромбофлебиту. Med Clin (Barc). 2019 21 июня; 152 (12): 515-516.[PubMed: 30340839]
- 2.
- Пакер М., Коэн Дж. Т., Моед Н., Шлейзерман Л., Масальха М., Ашкенази Д., Маззави С. Тромбофлебит лицевой вены: отчет о клиническом случае и обзор литературы. Int J Pediatr Otorhinolaryngol. Октябрь 2018; 113: 298-301. [PubMed: 30174005]
- 3.
- Немакаяла Д.Р., П Рай М., Кавутуру С., Раямаджи С. Атипичное проявление синдрома Лемьера, вызывающего септический шок и синдром острого респираторного дистресса. Case Rep Infect Dis. 2018; 2018: 5469053. [Бесплатная статья PMC: PMC6051090] [PubMed: 30057835]
- 4.
- Киринос Дж. А., Гарсия Дж., Алкаид М. Л., Толедо Дж., Баракко Дж. Дж., Лихтштайн DM. Септический тромбофлебит: диагностика и лечение. Am J Cardiovasc Drugs. 2006; 6 (1): 9-14. [PubMed: 16489845]
- 5.
- Giquello JA, Dupoiron D, Lemarié C, Lorimier G, Granry JC. Септический увеит с тромбофлебитом внутренней яремной вены. Lancet Infect Dis. 2011 Апрель; 11 (4): 332. [PubMed: 21453874]
- 6.
- Alabraba E, Manu N, Fairclough G, Sutton R. Острый паротит, вызванный MRSA, вызывающий синдром Лемьера.Отчеты Oxf Med. 2018 Май; 2018 (5): omx056. [Бесплатная статья PMC: PMC6007696] [PubMed: 29942528]
- 7.
- Ho VT, Rothenberg KA, McFarland G, Tran K, Aalami OO. Септическая легочная эмболия от периферического гнойного тромбофлебита: отчет о болезни и обзор литературы. Эндоваскулярная хирургия Vasc. 2018 ноя; 52 (8): 633-635. [PubMed: 29909751]
- 8.
- Де Смет К., Клаус П.Е., Аллиет Дж., Симпелаер А., Десмет Г. Синдром Лемьера: тематическое исследование с кратким обзором литературы.Acta Clin Belg. 2019 июн; 74 (3): 206-210. [PubMed: 29783881]
- 9.
- San-Juan R, Viedma E, Chaves F, Lalueza A, Fortún J, Loza E, Pujol M, Ardanuy C, Morales I, de Cueto M, Resino-Foz E, Morales -Cartagena A, Rico A, Romero MP, Orellana MÁ, López-Medrano F, Fernández-Ruiz M, Aguado JM. Высокие МИК для ванкомицина и даптомицина и осложненные катетерные инфекции кровотока, вызванные метициллин-чувствительным Staphylococcus aureus. Emerg Infect Dis. 2016 июн; 22 (6): 1057-66. [Бесплатная статья PMC: PMC4880091] [PubMed: 27192097]
- 10.
- Ким М., Квон Х, Хонг СК, Хан И, Пак Х, Чой Дж.Й, Квон Т.В., Чо Ю.П. Хирургическое лечение септического тромбоза глубоких вен, связанного с центральным венозным катетером. Eur J Vasc Endovasc Surg. 2015 июн; 49 (6): 670-675. [PubMed: 25784507]
- 11.
- Nasr DM, Brinjikji W., Cloft HJ, Saposnik G, Rabinstein AA. Смертность при тромбозе церебральных вен: результаты из национальной базы данных образцов стационарных пациентов. Cerebrovasc Dis. 2013; 35 (1): 40-4. [PubMed: 23428995]
- 12.
- Мицели М., Атуи Р., Уокер Р., Махфуз Т., Мирза Н., Диаз Дж., Трико Дж., Барлоги Б., Анаисси Э.Диагностика глубокого септического тромбофлебита у онкологических больных методом позитронно-эмиссионной томографии с фтор-18 фтордезоксиглюкозой: предварительное сообщение. J Clin Oncol. 2004 15 мая; 22 (10): 1949-56. [PubMed: 15143089]
- 13.
- Мицели М., Атуи Р., Тертулиен Р., Барлоги Б., Анаисси Е., Уокер Р., Джонс-Джексон Л. Глубокий септический тромбофлебит: нераспознанная причина рецидива бактериемии у больных раком. J Clin Oncol. 2004 15 апреля; 22 (8): 1529-31. [PubMed: 15084634]
- 14.
- Прюитт Б.А., Макманус В.Ф., Ким С.Х., Трит Р.С. Диагностика и лечение канюльного внутривенного сепсиса у ожоговых больных. Ann Surg. 1980 Май; 191 (5): 546-54. [Бесплатная статья PMC: PMC1344732] [PubMed: 7369818]
- 15.
- Гиллеспи П., Сиддики Х., Кларк Дж. Гнойный тромбофлебит, связанный с канюлей, у обожженного пациента. Бернс. 2000 Март; 26 (2): 200-4. [PubMed: 10716366]
- 16.
- Strinden WD, Helgerson RB, Maki DG. Кандидозный септический тромбоз магистральных центральных вен, связанный с центральными катетерами.Клинические особенности и лечение. Ann Surg. 1985 ноя; 202 (5): 653-8. [Бесплатная статья PMC: PMC1250982] [PubMed: 4051612]
- 17.
- Baker CC, Petersen SR, Sheldon GF. Септический флебит: запущенное заболевание. Am J Surg. 1979 июл; 138 (1): 97-103. [PubMed: 464215]
- 18.
- Maki DG, Kluger DM, Crnich CJ. Риск инфекции кровотока у взрослых с различными внутрисосудистыми устройствами: систематический обзор 200 опубликованных проспективных исследований. Mayo Clin Proc. 2006 сентябрь; 81 (9): 1159-71.[PubMed: 16970212]
- 19.
- Dotters-Katz SK, Smid MC, Grace MR, Thompson JL, Heine RP, Manuck T. Факторы риска послеродового септического тромбофлебита: многоцентровая когорта. Am J Perinatol. 2017 сентябрь; 34 (11): 1148-1151. [PubMed: 28704844]
- 20.
- Чоудри А.Дж., Багдади Ю.М., Амр Массачусетс, Альцгари М.Дж., Дженкинс Д.Х., Зелински М.Д. Пилефлебит: обзор 95 случаев. J Gastrointest Surg. 2016 Март; 20 (3): 656-61. [Бесплатная статья PMC: PMC4882085] [PubMed: 26160320]
- 21.
- Hagelskjaer Kristensen L, Prag J. Lemierre Синдром и другие диссеминированные инфекции Fusobacterium necrophorum в Дании: проспективное эпидемиологическое и клиническое исследование. Eur J Clin Microbiol Infect Dis. 2008 сентябрь; 27 (9): 779-89. [Бесплатная статья PMC: PMC7102232] [PubMed: 18330604]
- 22.
- Хатри И.А., Васай М. Септический тромбоз венозного синуса головного мозга. J Neurol Sci. 2016 15 марта; 362: 221-7. [PubMed: 26944152]
- 23.
- Саутвик Ф.С., Ричардсон Е.П., Шварц Миннесота.Септический тромбоз дуральных венозных синусов. Медицина (Балтимор). 1986 Март; 65 (2): 82-106. [PubMed: 3512953]
- 24.
- Тагалакис В., Кан С.Р., Либман М., Блоштейн М. Эпидемиология инфузионного тромбофлебита периферических вен: критический обзор. Am J Med. 2002, 1 августа; 113 (2): 146-51. [PubMed: 12133753]
- 25.
- Уилсон Диб Р., Чафтари А.М., Хачем Р.Й., Юань Й., Дандачи Д., Раад II. Катетер-связанный Staphylococcus aureus Бактериемия и септический тромбоз: роль антикоагулянтной терапии и продолжительность внутривенной антибиотикотерапии.Открытый форум Infect Dis. 2018 Октябрь; 5 (10): ofy249. [Бесплатная статья PMC: PMC6201151] [PubMed: 30377625]
- 26.
- Синав С.П., Харди Г.Дж., Фарди П.В. Синдром Лемьера: гнойный тромбофлебит внутренней яремной вены, вторичный по отношению к инфекции ротоглотки. Медицина (Балтимор). 1989 Март; 68 (2): 85-94. [PubMed: 2646510]
- 27.
- Chirinos JA, Lichtstein DM, Garcia J, Tamariz LJ. Эволюция синдрома Лемьера: сообщение о 2 случаях и обзор литературы.Медицина (Балтимор). 2002 ноя; 81 (6): 458-65. [PubMed: 12441902]
- 28.
- Plemmons RM, Dooley DP, Longfield RN. Септический тромбофлебит воротной вены (пилефлебит): диагностика и лечение в современную эпоху. Clin Infect Dis. 1995 Ноябрь; 21 (5): 1114-20. [PubMed: 8589130]
- 29.
- Ямамото С., Окамото К., Окугава С., Мория К. Септический тромбофлебит таза, вызванный Fusobacterium necrophorum, после введения внутриматочной спирали. Int J Gynaecol Obstet. 2019 Апрель; 145 (1): 122-123.[PubMed: 30648745]
- 30.
- Ревзин М.В., Матур М., Дэйв Х.Б., Мацер М.Л., Спектор М. Воспалительное заболевание таза: мультимодальный подход к визуализации с клинико-патологической корреляцией. Рентгенография. 2016 сентябрь-октябрь; 36 (5): 1579-96. [PubMed: 27618331]
- 31.
- Stein JM, Pruitt BA. Гнойный тромбофлебит. Смертельная ятрогенная болезнь. N Engl J Med. 1970 июн 25; 282 (26): 1452-5. [PubMed: 5419294]
- 32.
- Бренес Дж. А., Госвами У., Уильямс Д. Н.. Связь септического тромбофлебита с септической тромбоэмболией легочной артерии у взрослых.Откройте Respir Med J. 2012; 6: 14-9. [Бесплатная статья PMC: PMC3355351] [PubMed: 22611460]
- 33.
- Witlin AG, Sibai BM. Послеродовой тромбоз яичниковой вены после естественных родов: отчет о 11 случаях. Obstet Gynecol. 1995 Май; 85 (5 Пт 1): 775-80. [PubMed: 7724112]
- 34.
- Данн Л.Дж., Ван Вурхис Л.В. Загадочная лихорадка и тромбофлебит органов малого таза. Ответ на антикоагулянты. N Engl J Med. 1967, 2 февраля; 276 (5): 265-8. [PubMed: 6016063]
- 35.
- О’Нил Дж. А., Прюитт Б. А., Фоли Ф. Д., Монкриф Дж. А..Гнойный тромбофлебит — летальное осложнение внутривенной терапии. J Trauma. 1968 Март; 8 (2): 256-67. [PubMed: 4868813]
- 36.
- Ребело Дж., Наян С., Чунг К., Фулфорд М., Чан А., Соммер Д.Д. Для антикоагуляции? Противоречие в лечении тромботических осложнений инфекций головы и шеи. Int J Pediatr Otorhinolaryngol. 2016 сентябрь; 88: 129-35. [PubMed: 27497400]
- 37.
- Хаган И.Г., Бёрни К. Радиология злоупотребления наркотиками. Рентгенография. 2007 июль-август; 27 (4): 919-40.[PubMed: 17620459]
- 38.
- Andes DR, Urban AW, Acher CW, Maki DG. Септический тромбоз базиликовой, подмышечной и подключичной вен, вызванный периферическим введением центрального венозного катетера. Am J Med. 1998 ноя; 105 (5): 446-50. [PubMed: 9831430]
- 39.
- Mimoz O, Rayeh F, Debaene B. [Катетерная инфекция в отделении интенсивной терапии. Патология, диагностика, лечение и профилактика. Анн Фр Анест Реаним. 2001 июн; 20 (6): 520-36. [PubMed: 11471500]
- 40.
- Ноэль-Савина Е., Палеирон Н., Ле Гал Г., Дескур Р. [Септическая тромбоэмболия легочной артерии после удаления устройства венозного доступа для септического тромбофлебита]. J Mal Vasc. 2012 июн; 37 (3): 146-9. [PubMed: 22483563]
- 41.
- Roche JP, Hansen MR. Роль антикоагулянтов в лечении септического тромбофлебита височной кости у детей. Ларингоскоп. 2016 Май; 126 (5): 1027-8. [PubMed: 26666669]
- 42.
- Bhatia K, Jones NS. Септический тромбоз кавернозного синуса вторичный по отношению к синуситу: показаны ли антикоагулянты? Обзор литературы.J Laryngol Otol. 2002 сентябрь; 116 (9): 667-76. [PubMed: 12437798]
- 43.
- Cupit-Link MC, Надесвара Рао А., Варад Д.М., Синдром Родригеса В. Лемьера: ретроспективное исследование роли антикоагуляции и результатов тромбоза. Acta Haematol. 2017; 137 (2): 59-65. [PubMed: 28006761]
Септический тромбофлебит: история болезни, этиология, эпидемиология
Автор
JE Robyn Hanna, MD, MS Врач-резидент, Отделение неотложной медицины, Медицинский колледж Университета Кентукки
JE Robyn Hanna, MD, MS является членом следующих медицинских обществ: Американской академии семейных врачей, American Medical Ассоциация, Американская ассоциация женщин-медиков, Ассоциация резидентов скорой медицинской помощи
Раскрытие информации: раскрывать нечего.
Соавтор (ы)
Кристофер I Доти, доктор медицины, MAAEM, FAAEM, FACEP Постоянный профессор экстренной медицины, Медицинский колледж Университета Кентукки; Заместитель председателя по образованию, Департамент неотложной медицины, Медицинский центр Чандлера Университета Кентукки
Кристофер Доти, доктор медицины, MAAEM, FAAEM, FACEP является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Совет директоров ординатуры по неотложной медицине
Раскрытие информации: Ничего не нужно раскрывать.
Главный редактор
Джетер (Джей) Притчард Тейлор, III, доктор медицины Доцент кафедры хирургии Медицинской школы Университета Южной Каролины; Лечащий врач, клинический инструктор, специалист по комплаенсу, отделение неотложной медицины, больница Palmetto Richland
Джетер (Джей) Притчард Тейлор, III, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американская медицинская ассоциация, Колумбийское медицинское общество, Общество академической неотложной медицины, Колледж врачей неотложной помощи Южной Каролины, Медицинская ассоциация Южной Каролины
Раскрытие информации: Служить (d) в качестве директора, должностного лица, партнера, сотрудника, советника, консультанта или попечителя для: Наемный подрядчик — главный редактор Medscape.
Дополнительные участники
Juliet D Caldwell, MD Доцент кафедры неотложной медицины медицинского колледжа Weill Cornell; Лечащий врач отделения неотложной медицины пресвитерианской больницы Нью-Йорка Медицинского центра Weill-Cornell; Лечащий врач, отделение неотложной медицины, больница колледжа Лонг-Айленда
Джульет Д Колдуэлл, доктор медицинских наук, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж врачей неотложной помощи, Общество академической неотложной медицины
Раскрытие информации: раскрытие информации .
Николас Дж. Коннорс, доктор медицины Доцент, директор отделения медицинской токсикологии, резидентура скорой медицинской помощи, основной факультет, медицинский факультет, отделение неотложной медицины, Медицинский колледж Медицинского университета Южной Каролины
Николас Дж. Коннорс, доктор медицины член следующих медицинских обществ: Американской академии клинической токсикологии, Американского колледжа врачей неотложной помощи, Американского колледжа медицинской токсикологии
Раскрытие информации: раскрывать нечего.
Благодарности
Крейг Фейд, доктор медицины, FACEP, FAAEM, FACPh Профессор неотложной медицины, Медицинский факультет Джорджтаунского университета; Генеральный директор, Microsoft Enterprise Health Solutions Group
Крейг Фейд, доктор медицины, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американского колледжа флебологии, Американского колледжа врачей, Американской медицинской ассоциации, Американской ассоциации медицинской информатики, Американского венозного форума, Медицинское общество округа Колумбия, Общество академической неотложной медицины и Общество подводной и гипербарической медицины
Раскрытие: Ничего не раскрывать.
Джонатан Хэндлер, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американской академии экстренной медицины, Американской ассоциации медицинской информатики, Phi Beta Kappa и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Ричард С. Краузе, доктор медицины Старший клинический факультет / доцент кафедры неотложной медицины, Школа медицины и биомедицинских наук Университета штата Буффало Нью-Йорка
Ричард С. Краузе, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Эдди С. Лэнг, MDCM, CCFP (EM), CSPQ Адъюнкт-профессор, старший научный сотрудник, отделение неотложной медицины, отделение семейной медицины, медицинский факультет Университета Калгари; Доцент кафедры семейной медицины медицинского факультета Университета Макгилла, Канада
Эдди С. Ланг, MDCM, CCFP (EM), CSPQ является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи, Канадской ассоциации врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Christian Theodosis, MD, MPH Врач-резидент, Отделение неотложной медицины, Йельская школа медицины
Раскрытие: Ничего не раскрывать.
Септический тромбофлебит как следствие расстройства, связанного с внутривенным употреблением наркотиков EMRA
Это уникальный случай синдрома Лемьера у человека, который вводит наркотики (ЛУИН) без недавней инфекции ротоглотки или наличия центрального венозного катетера.
Синдром Лемьера определяется как септический тромбофлебит внутренней яремной вены, которому обычно предшествует фарингит или наличие центрального венозного катетера. Это заболевание было более распространенным в 20 веке, однако количество случаев его появления снизилось в результате открытия и широкого использования антибиотиков. Мы сообщаем об уникальном случае синдрома Лемьера у человека, употребляющего инъекционные наркотики (ЛУИН), без недавней инфекции ротоглотки или без центрального венозного катетера.
Предпосылки
Септический тромбофлебит внутренней яремной вены или синдром Лемьера — диагноз, который сегодня редко встречается. Клиницисты должны поддерживать высокий индекс подозрений в отношении этого потенциального болезненного состояния, поскольку задержка или полная неспособность обнаружить и лечить его надлежащим образом резко увеличивает заболеваемость и смертность. Это состояние чаще всего проявляется как последствия бактериального фарингита, но сообщалось о другой этиологии. У больных обычно проявляются системные признаки инфекции, такие как лихорадка и / или озноб.Практически все пациенты будут иметь положительный посев крови. Наиболее часто выделяемая бактерия — это Fusobacterium necrophorum , хотя были замешаны и другие виды, такие как Staphylococcus и Streptococcus . Почти у всех пациентов с синдромом Лемьера также будут обнаружены септические эмболы. 1 Открытие и широкое внедрение антибиотиков в начале 20 века сыграло решающую роль в сокращении числа случаев, наблюдаемых сегодня.Тем не менее, синдром Лемьера остается актуальным заболеванием сегодня, поскольку все еще встречаются редкие случаи. Об одном таком случае и пойдет речь в этой презентации.
Случай
52-летняя женщина, в анамнезе которой был нелечен вирус гепатита С, расстройство, связанное с внутривенным введением опиатов, расстройство, вызванное употреблением алкоголя, и ХОБЛ, доставленная в отделение неотложной помощи (ED) для оценки лихорадки, психических изменений. статус и открытая рана на шее слева. Рана была расположена в области, где пациентка часто вводила героин и фентанил в наружную яремную вену.
При первоначальной оценке жизненно важные функции пациента были: T 39,6C (103,2F), HR 205, АД 124/73 мм рт. Ст., RR 28 и SPO2 89% на воздухе помещения. Пациенту был назначен дополнительный кислород, и была получена электрокардиограмма (ЭКГ), выявляющая наджелудочковую тахикардию. Пациенту был введен аденозин 6 мг внутривенно с успешным преобразованием в синусовую тахикардию. При осмотре обнаружена большая левосторонняя рана шеи с обильным гнойным дренажом, а также левая постаурикулярная рана (рис. 1).Несмотря на высокую остроту зрения пациента, лейкоцитоза или лактоацидоза не было.
Рисунок 1.
Внутривенная инфузионная терапия, а также антибиотики широкого спектра действия, ванкомицин и пиперациллин / тазобактам были начаты на ранних этапах лечения пациента. Несмотря на эти меры, у пациента возникла гипотензия, что потребовало установки центрального венозного катетера и поддержки вазопрессоров.Благодаря этим мерам улучшились гемодинамические параметры пациента. Впоследствии были получены снимки компьютерной томографии (КТ) шеи и груди с контрастным усилением, которые выявили 12-сантиметровую область поверхностного и глубокого отека мягких тканей с вовлечением левой шеи, обширный тромбоз глубоких вен (ТГВ), простирающийся от внутренней яремной вены до позвоночника. верхняя полая вена, бесчисленные гетерогенные легочные узелки / помутнения и перегиб средостения, вызывающие беспокойство при медиастините (рис. 2, рис. 3).
После стабилизации состояния в отделении неотложной помощи пациент был помещен в отделение интенсивной терапии (ОИТ) для дальнейшего лечения.К вечеру госпитализации у пациента развилось ухудшение дыхательной недостаточности, что в конечном итоге потребовало эндотрахеальной интубации и искусственной вентиляции легких. Затем была проконсультирована служба сосудистой хирургии и порекомендовали инфузию гепарина из-за большого размера левого внутрикожного тромба. Также была проведена консультация отоларинголога, который выполнил прикроватный разрез и дренирование абсцесса шеи с последующим интраоперационным промыванием раны и процедурой ротации кожного лоскута.
Посев крови был положительным на Streptococcus mitis, а посев из ран выявил Streptococcus viridans, для которого инфекционная служба рекомендовала лечение ванкомицином, цефепимом и клиндамицином.Пациентка оставалась на ИВЛ в течение нескольких дней и была успешно экстубирована на 8-й день больницы. Впоследствии на 10-й день больницы ее перевели в отделение промежуточной помощи, где ее лечение было продолжено. На 17-й день госпитализации у пациента выявлена анизокория, смещение пронатора левой верхней конечности и отклонение языка вправо. Срочная компьютерная томография головного мозга выявила острую паренхиматозную гематому правого лентиформного ядра с окружающим вазогенным отеком.Были проконсультированы с нейрохирургической службой и рекомендовано безоперационное лечение. Последующая магнитно-резонансная томография (МРТ) выявила геморрагическое образование с окружающим вазогенным отеком в правом базальных ганглиях с усилением кольца, а также множественные дополнительные поражения, увеличивающие кольцо в головном мозге. Эти данные касались инфекционного процесса, вероятно, септической эмболии. В связи с этим антикоагулянтная терапия пациентки была отменена, и ее снова перевели в отделение интенсивной терапии. Через несколько дней неврологические симптомы у пациентки улучшились, и впоследствии ее выписали в центр подострой реабилитации.
Обсуждение
Синдром Лемьера — уникальное заболевание, определяемое септическим тромбофлебитом внутренней яремной вены. Исторически этому состоянию предшествовала ротоглоточная инфекция, наиболее распространенная бактерия Fusobacterium necrophorum . Однако в последнее время появились сообщения о резистентных к лекарствам патогенах, таких как устойчивый к метициллину Staphylococcus aureus (MRSA) , особенно у ЛУИН и ВИЧ-инфицированных. У ЛУИН поверхностные дистальные вены могут быть повреждены или покрыты рубцами из-за повторной инъекции.В результате часто предпринимаются попытки получить доступ к более проксимальным или центральным сосудам. Доступ к этим участкам может привести к прямому проникновению бактерий в кожу и сосудистую сеть, что предрасполагает человека к бактериемии и последующему септическому тромбофлебиту. 2 Кожная флора, такая как виды Staphylococcus и Streptococcus , являются частыми причинами этих инфекций. Флора полости рта, такая как Fusobacterium necrophorum , может быть занесена на место, когда ПИН смазывают иглы слюной, и различные смешивающие агенты могут предрасполагать ПИН к атипичным патогенам, таким как Pseudomonas aeruginosa , Burkholderia cepacia, виды и грибок. 2
Диагноз обычно ставится с помощью компьютерной томографии (КТ), поскольку она легко доступна. Также можно использовать ультразвуковое исследование, но визуализация часто ухудшается из-за костных структур, таких как нижняя челюсть или ключица. 1 Если тромбоз внутренней яремной вены является случайной находкой при визуализации, важно принимать во внимание клинический контекст пациента, поскольку только визуализация не может надежно различить септический и несептический тромбофлебит.
Оперативное лечение антибиотиками должно быть обеспечено тем, у кого высокое клиническое подозрение на синдром Лемьера, и тем, у кого есть подтвержденный диагноз. Первоначальное лечение должно включать либо бета-лактам, устойчивый к бета-лактамазам, такой как пиперациллин / тазобактам, либо карбапенем. Ванкомицин следует добавлять тем, кто подвержен риску катетер-ассоциированного септического тромбофлебита или тем, кто подвержен риску инфицирования MRSA. Предыдущие обзоры выявили широкий диапазон продолжительности лечения, но средняя продолжительность составляет 4 недели, включая 2 недели внутривенного введения антибиотиков, а затем 2 недели перорального приема антибиотиков. 1
Роль антикоагулянтов в лечении синдрома Лемьера остается спорным, поскольку нет контролируемых исследований по этой теме. Предыдущие обзоры показали, что 21–23% пациентов получают антикоагулянтную терапию с продолжительностью лечения от 2 недель до 6 месяцев. Такие факторы, как распространение тромба и риск кровотечения, часто влияют на это решение, но необходимы дальнейшие исследования, чтобы прояснить роль антикоагуляции у этих пациентов. 1
ПУНКТЫ ДЛЯ ДОМА
- Синдром Лемьера, хотя и относительно редкий, следует заподозрить у пациентов с предшествующей ротоглоточной инфекцией, септическими эмболами и у пациентов с признаками проксимального или центрального доступа к венам.
- Люди, употребляющие инъекционные наркотики, подвергаются повышенному риску серьезных инфекций из-за прямого бактериального заражения. Следует подозревать наличие атипичных патогенов у людей, которые смазывают иглы слюной или используют смешивающие средства.
- Своевременная диагностика и назначение антибиотиков приведет к снижению заболеваемости и смертности.
- Роль антикоагулянтов остается спорной.
ССЫЛКИ
- Johannesen K, Bodtger U.Синдром Лемьера: современные взгляды на диагностику и лечение. Устойчивость к инфекционным препаратам . 2016; Том 9: 221-227.
- Dimitropoulou D, Lagadinou M, Papayiannis T, et al. Септический тромбофлебит, вызванный Fusobacterium necrophorum, у потребителя внутривенных наркотиков. Case Rep Infect Dis . 2013; 2013: 870846.
Correia MS, Сэдлер С. Метициллин-резистентный золотистый стафилококк, септический внутренний яремный тромбофлебит: обновления в этиологии и лечении синдрома Лемьера. J Emerg Med . 2019; 56 (6): 709-712.
Редкое осложнение острого аппендицита
Мезентериальный венозный тромбофлебит представляет собой очень редкое осложнение острого аппендицита. Основываясь на данных 45-летнего пациента с тромбофлебитом мезентериальных вен, вызванным острым аппендицитом, мы описываем здесь диагностические трудности и варианты лечения этого необычного заболевания. В нашем случае лечение состояло из простой аппендэктомии и периоперационной антикоагулянтной терапии.
1. Введение
Тромбофлебит брыжеечной вены может быть вызван гиперкоагуляцией, злокачественными новообразованиями или септическими состояниями. Хотя заболеваемость этим заболеванием из-за септических состояний в настоящее время довольно низка, соответствующая смертность, особенно при поздней диагностике, составляет более 30% [1]. Боль в животе, которая может усиливаться после приема пищи и со временем, диарея, лихорадка или желудочно-кишечное кровотечение являются типичными, но не специфическими симптомами. Мы сообщаем здесь о редком случае септического тромбофлебита мезентериальных вен, вторичного по отношению к острому аппендициту.
2. История болезни
Мужчина 45 лет был переведен в наше отделение неотложной помощи из-за дискомфорта в животе. Он отметил наличие разлитой боли в животе с четырех дней с сопутствующей лихорадкой до 38,5 ° C и диареей. Не упоминалось о регулярном приеме лекарств. При клиническом обследовании выявлены боли в эпигастрии и отсутствие болезненности рикошета. Биохимические и гематологические анализы (электролиты, функциональные пробы печени и почек) были в пределах нормального лабораторного диапазона, за исключением повышенного количества лейкоцитов (WBC = 14.000 / мм3). Компьютерная томография (КТ) брюшной полости выявила наличие острого аппендицита с острым тромбозом брыжеечной вены (рисунки 1 и 2). В частности, компьютерная томография тазовой области (рис. 1) показала воспаление аппендикса (стрелка) с выраженными периаппендикулярными инфильтратами, в то время как несколько срезов над тромбом в верхней брыжеечной вене (стрелка) были обнаружены (рис. 2) без присутствия асцит или спленомегалия. По всей видимости, гнойное выделение перешло по подвздошно-ободочной кишке в верхнюю брыжеечную вену, предрасполагая к ее тромбозу.
На основании этих данных и до операции с помощью дуплексной ультразвуковой системы оценивали объемную скорость кровотока в воротной / верхней брыжеечной вене.
Пациенту была проведена экстренная открытая аппендэктомия и назначены антибиотики широкого спектра действия (цефуроксим плюс метронидазол). В периоперационном периоде был введен низкомолекулярный гепарин, послеоперационное течение протекало без осложнений.
Последующее наблюдение включало ежемесячное дуплексное ультразвуковое исследование, которое никогда не показало расширения тромба в воротную или селезеночную вену.Кроме того, не наблюдалось спленомегалии или кавернозной трансформации воротной вены. При его последнем осмотре было обнаружено заметное сокращение тромба. Пациент оставался бессимптомным в течение шестимесячного периода наблюдения.
3. Обсуждение
Каждое септическое состояние, которое дренируется в портальную систему, может привести к брыжеечному тромбофлебиту или пилефлебиту, который определяется как тромбофлебит воротной вены или ее притоков. Помимо аппендицита, потенциальными триггерами являются дивертикулит толстой кишки, воспалительные заболевания кишечника, перфорация кишечника, панкреатит или холангит [1].Более того, злокачественные новообразования или состояния гиперкоагуляции могут действовать как предрасполагающие факторы [2].
Высокий индекс клинической подозрительности и визуализация играют решающую роль в диагностике тромбофлебита брыжеечных вен, так как это состояние обычно неправильно диагностируется во время операции. КТ — самый надежный диагностический инструмент [3], способный указать на наличие и степень тромба, а также на первичный источник инфекции. Признаками этого состояния являются пузырьки воздуха и тромбы в брыжеечной и воротной венозной системе.Ультразвуковая допплерография также очень чувствительна для подтверждения тромбоза воротной вены и в большинстве случаев полезна при последующем наблюдении в таких случаях.
Текущий подход к лечению основан на агрессивном введении антибиотиков широкого спектра действия (настоятельно рекомендуется посев крови) с немедленным хирургическим удалением или дренированием септического очага (в данном случае аппендэктомия) и антикоагулянтной терапией. Антикоагулянты вводятся с целью реканализации тромботической вены и уменьшения вероятности септической эмболизации и образования абсцесса в печени [2].В тех случаях, когда ишемия кишечника является осложнением, может быть показана тромбэктомия.
Таким образом, тромбофлебит брыжеечной вены — редкое клиническое заболевание, которое может иметь высокую заболеваемость и смертность, особенно при неправильном диагнозе. В большинстве случаев, как в нашем отчете, консервативный подход действительно адекватен, учитывая успешное дренирование или хирургическое удаление гнойного очага.
Авторские права
Авторские права © 2011 Stylianos Kykalos et al. Это статья в открытом доступе, распространяемая по лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
СЕПТИЧЕСКИЙ ТРОМБОФЛЕБИТ У МЛАДЕНЦЕВ И ДЕТЕЙ. 1035
Септический тромбофлебит (ST) у детей — нечастая, но серьезная внутрибольничная инфекция. Чтобы выяснить его клинические особенности, осложнения и оптимальное лечение, мы провели ретроспективный обзор с 1985 по 1995 год. Был идентифицирован 21 пациент в двух больницах (13 мужчин; 12 новорожденных). Средний возраст новорожденных составлял 20 дней, а детей старшего возраста — 8 лет. Девять новорожденных были недоношенными (средний срок беременности 31 неделя, масса тела при рождении 1380 граммов).Девятнадцать (90,5%) развили ST в месте внутривенной (IV) инфузии. Основными предрасполагающими факторами были сопутствующие заболевания (20), недавние инвазивные процедуры (17), антибиотики широкого спектра действия (8) и полное парентеральное питание (7). Две трети имели локализованный отек, эритему, уплотнение или пальпируемый спинной мозг; у одной трети — гнойный дренаж. Сепсис присутствовал у одной трети пациентов. Лихорадка и локальная болезненность чаще встречались у детей старшего возраста, чем у новорожденных. Почти у половины поражены верхние конечности; скальп был поражен у четырех новорожденных.Культуры вены (63%), крови (67%) или абсцесса (80%) вырастили возбудителя. Преобладали грамположительные организмы; Золотистый стафилококк был выделен у 44%, грамотрицательные кишечные бактерии — у 16,7% и видов Candida — еще у 16,7% пациентов. Одиннадцати пациентам было выполнено полное удаление вены, а у 10 — только разрез и дренирование. Средняя продолжительность антибактериальной терапии неосложненной ST составила 11 дней (от 7 до 21) после операции. Осложнения, в том числе одна смерть, произошли у 33% (3 новорожденных; 4 детей старшего возраста).Диагноз ST был установлен через 2,3 ± 1,4 дня у пациентов с неосложненным и через 4,3 ± 2,9 дня у пациентов с осложненным ST. Мы пришли к выводу, что ST — это редкая внутрибольничная инфекция, которая приводит к значительной заболеваемости и смертности. Его следует подозревать у любого младенца или ребенка, у которого есть лихорадка, локализованные или системные признаки сепсиса, а также предыдущая или текущая внутривенная терапия. Благоприятный исход требует незамедлительного хирургического вмешательства и соответствующих антибиотиков.
Септический тромбофлебит верхней брыжеечной вены и множественные абсцессы печени у пациента с болезнью Крона в начале | BMC Gastroenterology
До сих пор ассоциация пилефебита и абсцессов печени с CD наблюдалась только у педиатрических пациентов [1].Сообщенный случай молодого человека с пилефлебитом и абсцессами печени, связанными с подтвержденным диагнозом CD, был успешно вылечен консервативной терапией с последующей операцией.
Абсцессы печени — редкое осложнение ВЗК, и большинство случаев, описанных на сегодняшний день, было у пациентов с БК [2–4]. Хотя их этиология не очень хорошо известна, предполагается, что несколько факторов представляют предрасположенность к развитию абсцессов печени. Абдоминальная хирургия, длительное лечение стероидами или метронидазолом, воспалительные и перфоративные заболевания, свищи и внутрибрюшные абсцессы и недоедание относятся к числу этих факторов, но отсутствуют доказательства, подтверждающие их связь с абсцессами печени [2, 4].В литературе у большинства пациентов с абсцессами печени имеется давний анамнез ВЗК, хотя были представлены сообщения о появлении CD de novo с абсцессом печени [4–6]. Единственным предрасполагающим фактором у пациента, чье исследование мы представляем здесь, было лечение стероидами, которое он проходил во время постановки диагноза.
Клинические проявления абсцессов печени разнообразны, но некоторые симптомы встречаются чаще, например, лихорадка, анорексия, потеря веса и боли в животе. Однако их диагноз часто неверен, так как их клиническая картина может напоминать обострение БК.
Стандартное лечение абсцессов печени состоит из приема антибиотиков широкого спектра действия и чрескожного дренирования. Хотя абсцессы печени разрешились консервативным лечением, последующая хирургическая резекция пораженной подвздошной кишки является обязательной.
Тромбоэмболические осложнения ВЗК хорошо известны [7]. Эти осложнения могут быть вызваны нарушениями коагуляции, вызванными воспалением или стероидной терапией [8]. Было также показано, что курение вызывает морфологические повреждения эндотелиальных клеток [9].Другими факторами риска, связанными с тенденцией к тромбообразованию, являются активное заболевание кишечника, наличие в анамнезе осложнений со свертыванием крови, предшествующие операции на брюшной полости и сепсис, особенно в периоперационной фазе. В данном случае мы исключили основное состояние гиперкоагуляции, и поэтому вполне вероятно, что тромбоз брыжейки был связан с CD (воспаление кишечника и прием стероидов).
Сочетание инфекции и портально-брыжеечного тромбоза может привести к развитию пилефлебита.Портальный пилефлебит, определяемый как септический тромбофебит воротной вены или одного из ее притоков, является необычным осложнением гнойных инфекций либо в области, дренируемой портальной системой, либо в стриктурах, прилегающих к воротной вене. Дивертикулит и аппендицит являются наиболее частыми причинами пилефлебита, но их также связывают с ВЗК [10]. Впервые БК была описана как причина пилефлебита в 1946 году. С тех пор было зарегистрировано в общей сложности еще шесть случаев пилефлебита у пациентов с БК, и во всех случаях, кроме одного, БК была диагностирована до развития пилефлебита [10 –12].Клинические особенности этих пациентов обычно неспецифичны. Диагноз пилефлебита следует рассматривать у любого пациента с признаками внутрибрюшной инфекции и бактериемии высокой степени. УЗИ брюшной полости с цветным допплером имеет решающее значение для постановки диагноза этого состояния. Однако компьютерная томография более чувствительна, чем ультразвук, для обнаружения тромба в селезеночных и брыжеечных венах, и поэтому должна быть предпочтительным методом визуализации для обнаружения как тромбов, так и периколонических абсцессов [10].Следует отметить, что обнаружение тромба в воротной вене или одном из ее притоков не обязательно указывает на септический тромбофебит. Лечение в этих обстоятельствах основано на стратегии антибиотиков и ликвидации гнойного очага. Охват антибиотиками широкого спектра действия имеет решающее значение, но подходящие сроки их приема менее ясны. Учитывая частоту абсцессов печени как осложнения пилефлебита, и поскольку они не могут быть визуализированы при компьютерной томографии (с дренажом или без него), минимальная продолжительность 6-недельной антибактериальной терапии представляется разумной [13, 14].Роль антикоагулянтной или тромболитической терапии в лечении пилефлебита на фоне ВЗК не стандартизирована, но рекомендуется системная антикоагуляция в течение минимум 6 месяцев. Задержка в начале соответствующего лечения может привести к неблагоприятным исходам, таким как формирование абсцесса печени (как в нашем случае), осложнения из-за портальной гипертензии или венозного инфаркта кишечника [15].
Снимок |
|
| Введение |
|
| Презентация |
|
| Обработка изображений |
|
| Исследования |
|
| Дифференциал |
|
| Лечение |
|
| Осложнения |
|



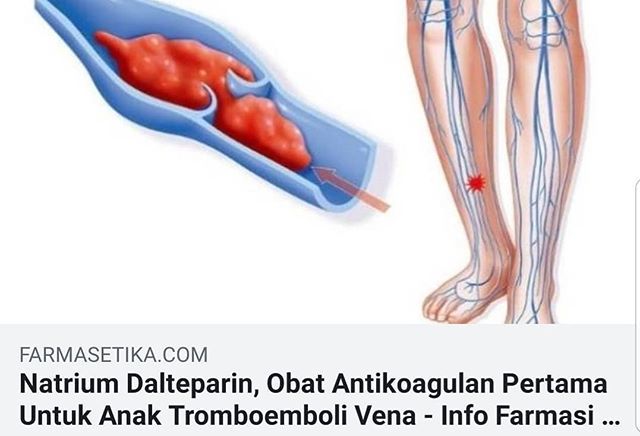 Содержание: Т. Физиология……………….53 3 II. Послеродовые кровотечения ……….541 III. Патология П. п……………..555 IV. Послеродовые психозы …………580 Послеродовой перио д время с момента отхождения… … Большая медицинская энциклопедия
Содержание: Т. Физиология……………….53 3 II. Послеродовые кровотечения ……….541 III. Патология П. п……………..555 IV. Послеродовые психозы …………580 Послеродовой перио д время с момента отхождения… … Большая медицинская энциклопедия 5 Язва диабетическая ›› J18.9… … Словарь медицинских препаратов
5 Язва диабетическая ›› J18.9… … Словарь медицинских препаратов

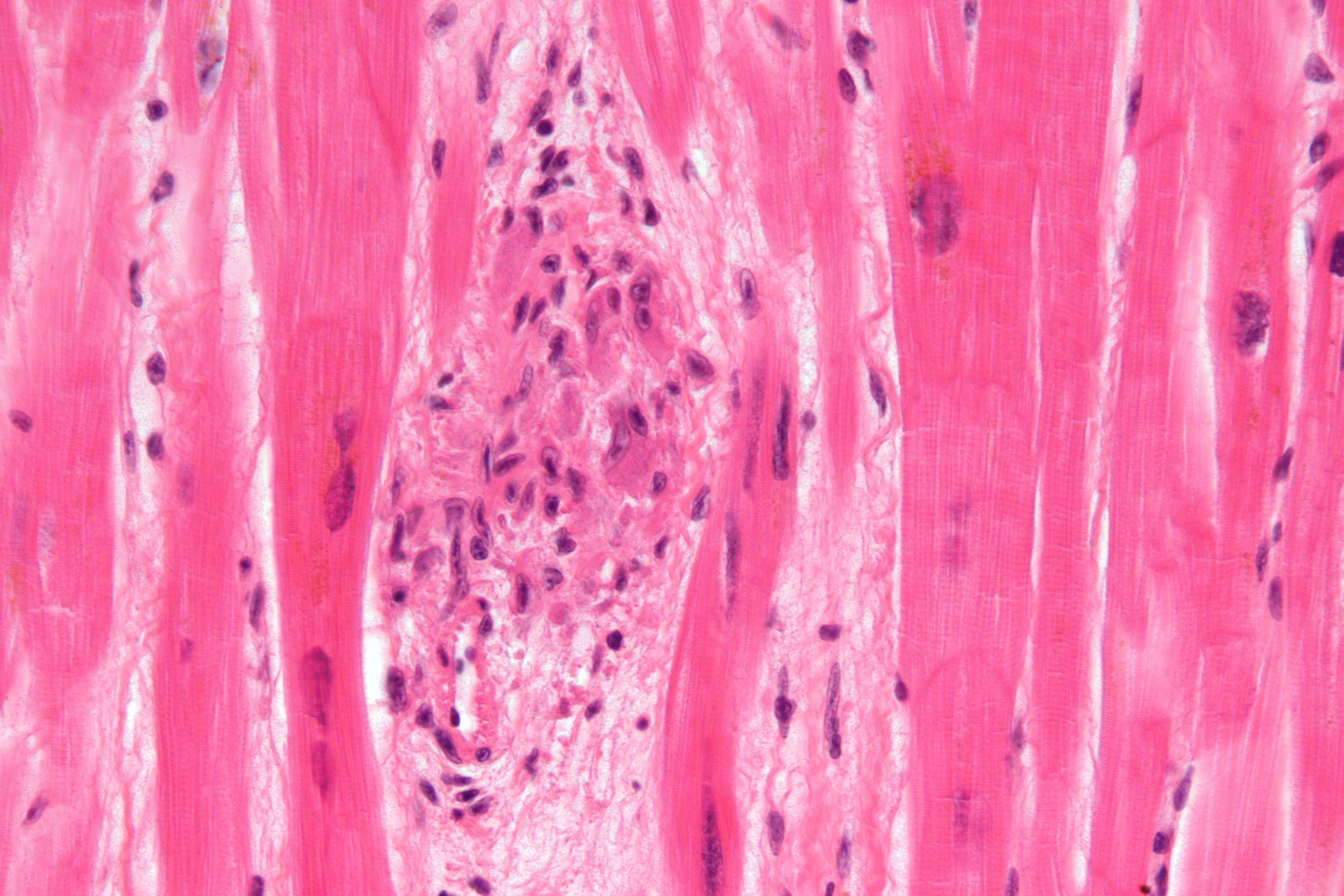 Чаще всего сопровождается появлением боли по ходу вены и на месте катетера, а также наличием покраснения.
Чаще всего сопровождается появлением боли по ходу вены и на месте катетера, а также наличием покраснения.
 К этой группе относится септический тромбофлебит — воспаление вены, возникающее в условиях инфекции.
К этой группе относится септический тромбофлебит — воспаление вены, возникающее в условиях инфекции.

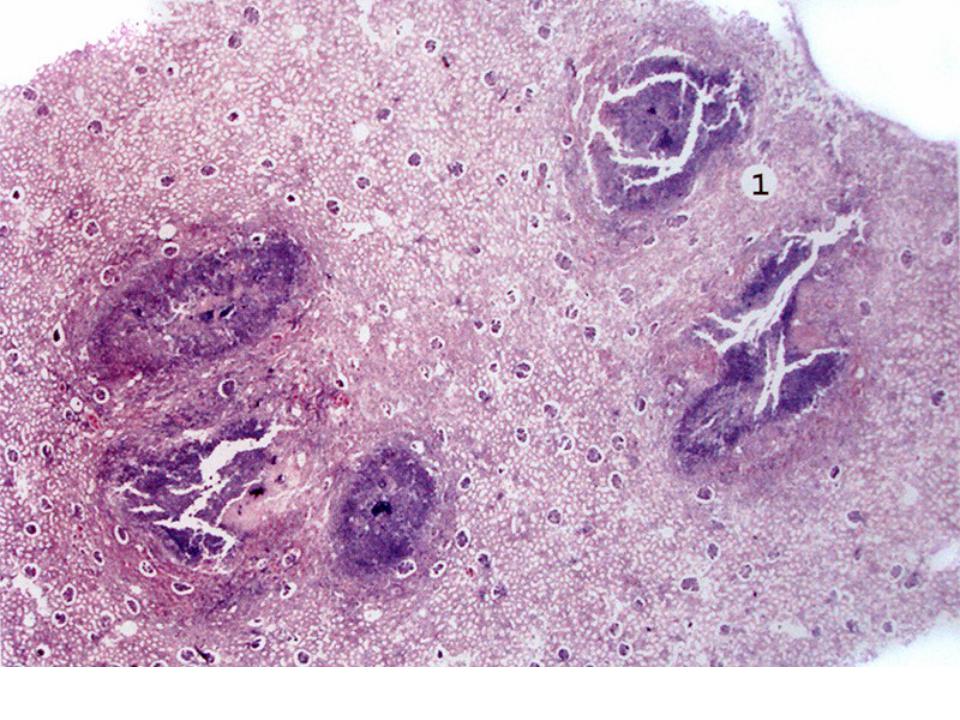
 Острая форма быстро принимает хронический формат, когда патологический процесс затрагивает и поверхностные, и глубокие вены. Если на фоне воспаления начнется образование многочисленных тромбов, пациенту придется столкнуться с симптомами и последствиями тромбофлебита. Также повышается риск склеротических изменений стенок сосудов и септической эмболии.
Острая форма быстро принимает хронический формат, когда патологический процесс затрагивает и поверхностные, и глубокие вены. Если на фоне воспаления начнется образование многочисленных тромбов, пациенту придется столкнуться с симптомами и последствиями тромбофлебита. Также повышается риск склеротических изменений стенок сосудов и септической эмболии. П. Хирургия периферических вен.— Махачкала, 1973.—392 с.
П. Хирургия периферических вен.— Махачкала, 1973.—392 с.