Медицинский центр — Асклепий Общий анализ мокроты. Сдать анализ во Владивостоке. Стоимость: 300руб.
Исследуемый материал: мокрота
Сроки исполнения: 2 р.д.
Подготовка к исследованию:
Мокроту собирают в стерильные широкогорлые пластиковые контейнеры вместимостью не менее 70 мл с завинчивающейся крышкой. Лучше всего собирать мокроту утром до приёма пищи. Перед тем, как выделить мокроту, пациент должен тщательно прополоскать рот и носоглотку кипячёной водой. Полоскание ротовой полости перед сбором мокроты уменьшает риск загрязнения пробы слюной. Чистить зубы перед выделением мокроты не рекомендуется. При чистке зубов могут быть микротравмы дёсен и в мокроту может попасть кровь из ротовой полости. Следует собирать только мокроту, отделяющуюся при кашле, а не при отхаркивании. Емкость с мокротой, как можно скорее доставляется в лабораторию.
Об исследовании:
Мокрота– выделяемый при кашле патологически изменённый трахеобронхиальный секрет с примесью слюны и секрета слизистой оболочки околоносовых пазух. Общеклиническое исследование мокроты включает описание её характера, общих свойств и микроскопическое исследование. ОБЩИЕ СВОЙСТВА: Количество мокроты обычно колеблется от 10 до 100 мл в сутки. Мало мокроты отделяется при острых бронхитах, пневмониях, застойных явлениях в лёгких, в начале приступа бронхиальной астмы. В конце приступа бронхиальной астмы количество выделяемой мокроты увеличивается. Большое количество мокроты (иногда до 0,5 л) может выделяться при отёке лёгких, а также при нагноительных процессах в лёгких при условии сообщения полости с бронхом (при абсцессе, бронхоэктатической болезни, гангрене лёгкого, при туберкулёзном процессе в лёгком, сопровождающемся распадом ткани). Цвет мокроты. Чаще мокрота бесцветная, присоединение гнойного компонента придаёт ей зеленоватый оттенок, что наблюдают при абсцессе лёгкого, гангрене лёгкого, бронхоэктатической болезни, актиномикозе лёгкого.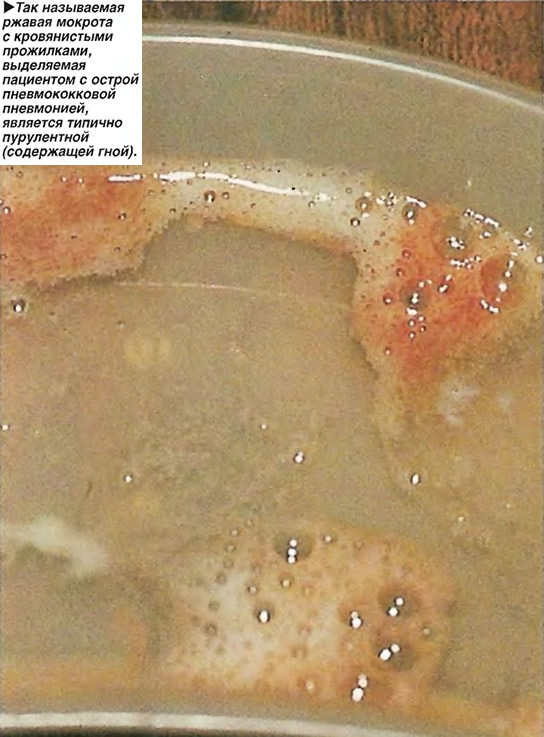

 ?Гнойно-слизистая мокрота характерна для бронхопневмонии. Гнойная мокрота возможна при бронхоэктазах, стафилококковой пневмонии, абсцессе, гангрене, актиномикозе лёгких. Серозная мокрота отделяется при отёке лёгкого. Серозно-гнойная мокрота возможна при абсцессе лёгкого. ?Кровянистая мокрота выделяется при инфаркте лёгких, новообразованиях, пневмонии (иногда), травме лёгкого, актиномикозе и сифилисе.. Также нужно помнить, что не всегда появление обильной примеси крови в мокроте обусловлено лёгочной патологией. Симулировать лёгочное кровотечение могут, например, желудочное или носовое кровотечения. МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ: Микроскопическое исследование мокроты позволяет обнаружить слизь, клеточные элементы, волокнистые и кристаллические образования, грибы, бактерии и паразиты. Клетки Альвеолярные макрофаги— клетки ретикулогистиоцитарного происхождения. Большое количество макрофагов в мокроте выявляют при хронических процессах и на стадии разрешения острых процессов в бронхолёгочной системе.
?Гнойно-слизистая мокрота характерна для бронхопневмонии. Гнойная мокрота возможна при бронхоэктазах, стафилококковой пневмонии, абсцессе, гангрене, актиномикозе лёгких. Серозная мокрота отделяется при отёке лёгкого. Серозно-гнойная мокрота возможна при абсцессе лёгкого. ?Кровянистая мокрота выделяется при инфаркте лёгких, новообразованиях, пневмонии (иногда), травме лёгкого, актиномикозе и сифилисе.. Также нужно помнить, что не всегда появление обильной примеси крови в мокроте обусловлено лёгочной патологией. Симулировать лёгочное кровотечение могут, например, желудочное или носовое кровотечения. МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ: Микроскопическое исследование мокроты позволяет обнаружить слизь, клеточные элементы, волокнистые и кристаллические образования, грибы, бактерии и паразиты. Клетки Альвеолярные макрофаги— клетки ретикулогистиоцитарного происхождения. Большое количество макрофагов в мокроте выявляют при хронических процессах и на стадии разрешения острых процессов в бронхолёгочной системе.

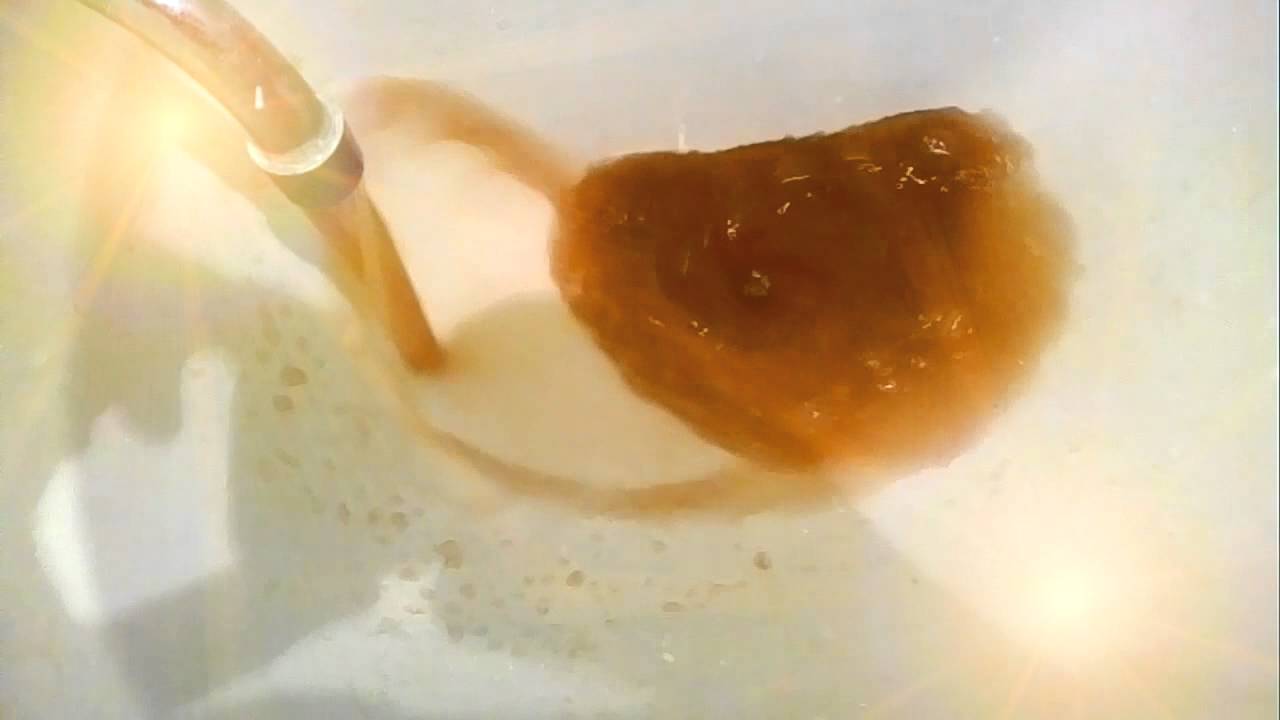 Спирали Куршмана появляются при бронхиальной астме, бронхитах, опухолях лёгких, сдавливающих бронхи. Кристаллы Шарко-Лейдена— продукты распада эозинофилов. Обычно появляются в мокроте, содержащей эозинофилы; характерны для бронхиальной астмы, аллергических состояний, эозинофильных инфильтратов в лёгких, лёгочной двуустки.Кристаллы ХСпоявляются при абсцессе, эхинококкозе лёгкого, новообразованиях в лёгких. Кристаллы гематоидина характерны для абсцесса и гангрены лёгкого. Друзы актиномицета выявляют при актиномикозе лёгких. Элементы эхинококка появляются при эхинококкозе лёгких. Пробки Дитриха— комочки желтовато-серого цвета, имеющие неприятный запах. Состоят из детрита, бактерий, жирных кислот, капелек жира. Они характерны для абсцесса лёгкого и бронхоэктатической болезни.Тетрада Эрлихасостоит из четырех элементов: обызвествлённого детрита, обызвествлённых эластических волокон, кристаллов ХС и микобактерий туберкулёза. Появляется при распаде обызвествлённого первичного туберкулёзного очага.
Спирали Куршмана появляются при бронхиальной астме, бронхитах, опухолях лёгких, сдавливающих бронхи. Кристаллы Шарко-Лейдена— продукты распада эозинофилов. Обычно появляются в мокроте, содержащей эозинофилы; характерны для бронхиальной астмы, аллергических состояний, эозинофильных инфильтратов в лёгких, лёгочной двуустки.Кристаллы ХСпоявляются при абсцессе, эхинококкозе лёгкого, новообразованиях в лёгких. Кристаллы гематоидина характерны для абсцесса и гангрены лёгкого. Друзы актиномицета выявляют при актиномикозе лёгких. Элементы эхинококка появляются при эхинококкозе лёгких. Пробки Дитриха— комочки желтовато-серого цвета, имеющие неприятный запах. Состоят из детрита, бактерий, жирных кислот, капелек жира. Они характерны для абсцесса лёгкого и бронхоэктатической болезни.Тетрада Эрлихасостоит из четырех элементов: обызвествлённого детрита, обызвествлённых эластических волокон, кристаллов ХС и микобактерий туберкулёза. Появляется при распаде обызвествлённого первичного туберкулёзного очага.
Ржавая мокрота: причины, симптомы, диагностика, профилактика
О чем нам говорит мокрота коричневого цвета при кашле?
У здорового человека железы трахеи и бронхов ежедневно выделяют около 100 мл трахеобронхиального секрета. Он покрывает слизистую воздухоносных путей, тем самым создавая защиту от пыли и болезнетворных бактерий.
При наличии возбудителя или другого провоцирующего фактора физические характеристики этой жидкости меняются: увеличивается объем и вязкость таким образом, чтобы из бронхиального дерева удалилось как можно больше раздражающих элементов. Сгущение секрета ведет к замедлению его выведения и накоплению на поверхности слизистой оболочки. Впоследствии эта субстанция отхаркивается во время кашля.
Сгущение секрета ведет к замедлению его выведения и накоплению на поверхности слизистой оболочки. Впоследствии эта субстанция отхаркивается во время кашля.
Изменение прозрачности и цвета мокроты происходит из-за присутствия в ней макрофагов и лимфоцитов – иммунных клеток, способных нейтрализовать чужеродные организмы. Они проникают в трахеобронхиальную слизь из крови за счет увеличения проницаемости стенок кровеносных сосудов. Вместе с ними в слизистый секрет проникают эритроциты, которые распадаясь, делают его коричневым.
Цвет мокроты может меняться при попадании в нее красящих веществ, содержащихся во вдыхаемом воздухе. «Бронхит курильщика» – яркий пример этому. Тогда в отхаркиваемом темном сгустке слизи, кроме погибших клеток крови, содержатся смолы табака. Они также подкрашивают отделяемый секрет в коричневый цвет.
При каких заболеваниях такая мокрота возникает?
Мокрота коричневого цвета при кашле сигнализирует о возникновении застойных явлений в органах дыхания. Их развитию способствуют воспалительные респираторные заболевания, вирусные инфекции и другие патогенные факторы, влияющие на вязкость трахеобронхиального секрета.
Их развитию способствуют воспалительные респираторные заболевания, вирусные инфекции и другие патогенные факторы, влияющие на вязкость трахеобронхиального секрета.
С жалобами на появление после кашля мокроты коричневого цвета обращаются люди с заболеваниями, которые характеризуются:
- воспалением бронхов, легких;
- некрозом тканей органов дыхания;
- закупоркой легочных кровеносных сосудов;
- наличие патологических новообразований в дыхательных путях.
Появление мокроты коричневого цвета при ангине свидетельствует о том, что инфекция распространилась вниз по гортани и захватила трахею.
А если мокрота ощущается исключительно по утрам, что это?
При некоторых патологиях выделяемый трахеобронхиальный секрет отхаркивается только по утрам. Это объясняется тем, что выделившаяся во время сна жидкость скапливается в нижних отделах носоглотки, а затем, при смене положения тела, начинает перемешаться вниз по трахее, попутно раздражая кашлевые рецепторы. У здорового человека результатом утреннего кашля обычно становится слизь прозрачного цвета.
У здорового человека результатом утреннего кашля обычно становится слизь прозрачного цвета.
Однако этот показатель меняется из-за наличия посторонних примесей:
- Коричневая мокрота по утрам становится одним из признаков «бронхита курильщика». Окрашивание секрета происходит за счет накапливания смол и других продуктов горения табака.
- Появление утреннего кашля с выделением небольшого количества слизи может быть следствием рефлюкса-эзофагита. При нем, из-за слабости мышц сфинктера забрасывается содержимое желудка в пищевод и горло. Это провоцирует воспаление слизистой пищеварительного тракта, а затем и трахеи.
- Хроническое воспаление бронхов. В этом случае в утренние часы откашливается незначительное количество мокроты, цвет, который при обострении становится желтым или желто-зеленым. Возникает на фоне продолжительного вдыхания едких химических соединений, содержащихся в воздухе (табачного дыма, пыли, выхлопных газов, токсических паров).
- Обострение бронхоэктатической болезни.
 Заболевший жалуется на появление мокроты с гноем по утрам, упадок сил, субфебрильную температуру тела, одышку, посинение кожных покровов.
Заболевший жалуется на появление мокроты с гноем по утрам, упадок сил, субфебрильную температуру тела, одышку, посинение кожных покровов. - Застойные явления в бронхах и легких – специфический симптом сердечных заболеваний.
Утренний кашель у детей считается характерным признаком аденоидита – хронического воспаления глоточной миндалины лимфоглоточного кольца. Развивается из-за частых ОРВИ.
Заболевания для которых характерна ржавая мокрота
Мокрота — суть слизистый или иного характера экссудат, скапливающийся в структурах бронхиального дерева при тех или иных патологических состояниях.
Согласно данным медицинской статистки, ржавая мокрота возникает, примерно, у 5-7% всех пациентов, обратившихся к пульмонологу.
Ржавой она является в прямом смысле, поскольку речь идет об окислении крови слизистым экссудатом и атмосферным воздухом.
Характер болезнетворного состояния играет большую роль в деле дифференциальной диагностики, поскольку по оттенку и сопутствующим симптомам можно точно определить наличие недуга.
Что же рекомендуется знать «рядовому пациенту» о столь непростом состоянии?
Среди характерных заболеваний можно выделить следующие патогенные состояния:
Табакокурение играет не последнюю роль в деле становления патогенного симптома. В большинстве случаев имеет место разрыв мелких кровеносных сосудов, капилляров и выход небольшого количества крови. Поскольку объем ее не велик, при отсутствии большого количества слизи в бронхах, гематологическая жидкость успевает полностью окислиться, превратившись в оксид железа (собственно, ржавчину).
Другая причина может заключаться в повышении проницаемости капилляров у курильщиков. Подобное встречается повсеместно и тем чаще, чем больше стаж курения у того или иного пациента.
Воспаление легких на ранних стадиях. Интенсивный кашлевой рефлекс приводит к разрыву мелких кровеносных структур и выходу малого объема гематологической жидкости в ткани бронхов.
Итог — окисление крови и получение ею коричневого, ржавого оттенка. Наиболее часто речь идет о крупозной пневмонии на ранних стадиях течения.
Наиболее часто речь идет о крупозной пневмонии на ранних стадиях течения.
Во многом схож с пневмонией. Без объективных исследований отграничить одно патологическое состояние от другого попросту невозможно. Требуется назначение рентгенограммы, а еще лучше МРТ или КТ-исследования.
Онкологические патологии встречаются крайне часто. Согласно информации медицинской статистики, рак легких находится в лидерах по частоте встречаемости, являясь практически абсолютным рекордсменом. Причины в большинстве случаев субъективные: частое систематическое курение в больших объемах.
Как показывают исследования, у заядлого любителя «посмолить» обнаруживается несколько генетических мутаций в клеточном аппарате эпителия бронхов. Это прямой путь к злокачественному перерождению. Ржавая мокрота наблюдается лишь на ранних стадиях, хотя это не всегда справедливо.
Чем дальше от центральной области находится опухоль, тем меньше крови выделяется. Потому ржавая мокрота может обнаруживаться даже на поздних стадиях при мелкосегментарном, удаленном положении неоплазмы.
- Ржавая мокрота характерна для бронхоэктатической болезни.
Бронхоэктазы представляют собой патологические расширения альвеолярных структур бронхов.
Суть процесса заключается в инкапсулировании большого количества гноя и окислившейся крови в указанных анатомических образованиях.
Экссудат при бронхоэктатической болезни имеет комплексный характер, включает в себя несколько слоев гноя и крови. Цвет мокроты — от бледно-песочного до ржавого и темно-бурого.
Встречается сравнительно редко, для него более характерно выделение свежей гематологической жидкости.
При каком заболевании ржавая мокрота встречается еще? Однозначно туберкулез легких. Весьма распространенная патология. Но ржавая мокрота выделяется лишь на ранних стадиях.
Разграничить заболевания можно лишь посредством объективной диагностики. Компонентом исследований выступает оценка сопутствующих симптомов.
Стадии крупозной пневмонии
Крупозная пневмония выступает одной из наиболее распространенных причин отделения ржавой мокроты при кашле.
В своем развитии заболевание проходит несколько стадий:
Первая стадия. Длится несколько дней. Симптоматика полностью отсутствует. Вторая стадия.
Длится 4-5 суток и характеризуется активной выработкой ржавой мокроты с постепенным нарастанием степени дыхательной недостаточности. Третья стадия. Характеризуется появлением лейкоцитоза.
Четвертая стадия. Разрешение заболевания. Длится порядка 2 недель. Наступает спустя 7-10 дней от начала течения недуга.
Симптоматика
Характерные симптомы патологии включают в себя:
- Интенсивную гипертермию.
- Выход большого количества мокроты ржавого или красноватого оттенка (при активном процессе).
- Боли за грудиной.
- Одышку.
- Удушье.
- Кашель.
- Посинение лица и носогубного треугольника по причине гипоксии.
- Головные боли и симптомы общей интоксикации организма.
Отграничить крупозную пневмонию от иных ее форм без рентгенографии и иных исследований невозможно.
Ржавая мокрота — тревожный симптом, указывающий на множество заболеваний опасных для жизни. Требуется обязательная консультация специалиста.
Что делать при появлении мокроты коричневого цвета
Лечением заболеваний, связанных с воспалением воздухоносных путей, занимается пульмонолог. Попасть к нему можно через терапевта, который даст направление. Перед посещением специалиста будет целесообразно сделать анализ мокроты.
Для этого нужно приобрести 2 стерильных контейнера. За день перед сдачей анализа выпивается обильное количество теплой воды. Утром, перед гигиеническими процедурами нужно собрать материал на исследование: сделать 2–3 глубоких вдоха и откашлять мокроту. Затем сплюнуть примерно одинаковое количество в каждую из баночек по отдельности: для клинической и бактериологической лаборатории.
Для диагностики некоторых заболеваний сделать анализ потребуется несколько раз.
Диагностика или обследование
Поскольку коричневая мокрота при кашле – общий симптом хронических заболеваний органов дыхания, чтобы поставить диагноз требуется комплексное обследование.
Сначала врач должен опростить заболевшего и составить подробный анамнез. Немаловажная роль при этом отводится прослушиванию легких и бронхов.
При наличии оснований далее проводятся диагностические мероприятия:
- Общий анализ крови. Укажет на наличие воспалительного процесса.
- Общий анализ, цитология, гистология мокроты, а также биоптата. Дают представление о микробиологическом составе субстанции.
- Рентгенография. Позволяет выявить патологические изменения в мягких тканях, костях и анатомических структурах грудной полости.
- Бронхоскопия. Непосредственный осмотр состояния трахеи и бронхов при помощи бронхоскопа – оптического прибора типа эндоскоп.
К информативным методам обследования воздухоносных путей относятся МРТ или КТ. Ввиду высокой стоимости проводятся в исключительных случаях.
Бронхит мокрота ржавого цвета
У некоторых людей во время кашля выделяется ржавая мокрота. Это очень тревожный симптом, который нельзя оставлять без внимания. Дело в том, что секрет в норме должен быть бесцветным, а различные примеси указывают на серьезные заболевания. Именно поэтому рекомендуется не медлить с обращением к специалисту и не заниматься самолечением.
Дело в том, что секрет в норме должен быть бесцветным, а различные примеси указывают на серьезные заболевания. Именно поэтому рекомендуется не медлить с обращением к специалисту и не заниматься самолечением.
Причины появления
Основным фактором окрашивания мокроты в ржавый цвет является никотиновая зависимость. Происходит разрыв наименее крупных кровеносных сосудов, капилляров и выведение незначительного соотношения крови.
Учитывая, что ее объемы незначительны, жидкость на 100% успевает окислиться, став оксидом железа, а точнее ржавчиной. Еще один предрасполагающий фактор может заключаться в увеличении степени проницаемости капилляров.
Чем длительнее стаж у курильщика, тем более интенсивным окажется процесс.
Развиваться ржавая мокрота может под влиянием следующих состояний:
- Пневмония, или воспаление легких. Выраженный рефлекс провоцирует разрыв мелких кровеносных структур и выведение незначительного количества жидкости в тканевые структуры бронхов.
 Результатом становится окисление крови и приобретение ею коричневатого или даже ржавого цвета.
Результатом становится окисление крови и приобретение ею коричневатого или даже ржавого цвета. - Бронхит, который по клинической картине схож с воспалением легких. Для уточнения диагноза рекомендуется пройти диагностику, в частности, флюорографию и рентген грудной клетки.
- Онкология. Ржавая мокрота идентифицируется преимущественно на первичных этапах. При этом, чем дальше от центральной области расположено злокачественное новообразование, тем меньше крови будет выделяться. Поэтому не редки случаи, когда секрет обнаруживают на поздних этапах, если опухоль еще небольшая.
- Бронхоэктатическая болезнь. Идентифицируют при проникновении значительного количества гноистых масс и окислившейся крови в область бронхов. Экссудат имеет многосоставной характер и будет включать в себя некоторое количество слоев гноя и крови – именно они в итоге окрашивают секрет.
Кроме того, ржавая мокрота может оказаться следствием отека легких. Патология диагностируется редко, чаще всего ей свойственно выделение свежей жидкости, поэтому ее оттенок может быть более ярким.
Сопутствующие симптомы
Указанный признак никогда не бывает единственным симптомом, связанным с теми или иными патологическими изменениями. Обычно у пациента диагностируют увеличение температуры тела.
Гипертермия может идентифицироваться от 37 до 39 градусов, зависит она от характеристик патологического состояния, наличия или отсутствия воспалений. Постоянный субфебрилитет (от 37 до 37.
5 градусов) указывает на присоединение инфекции, но может быть признаком онкологии.
Ржавая мокрота может ассоциироваться с болезненными ощущениями за областью грудины. Проявляются они при осуществлении вдоха или выдоха, могут быть несущественными, но при отсутствии лечения будут доставлять серьезные беспокойства пациенту.
Опасно развитие дыхательной недостаточности, которая проявляется удушьем или одышкой. В зависимости от типа патологии нарушение респирации может быть постоянным или ассоциироваться с приступами.
Следующий симптом – это тяжесть в грудине, усугубляющаяся свистами и хрипами в процессе дыхания. Изменения свидетельствуют о сужении бронхов вследствие их стеноза или закупорки (окклюзия).
Изменения свидетельствуют о сужении бронхов вследствие их стеноза или закупорки (окклюзия).
Методы диагностики
Обязателен первичный осмотр пациента, выяснение жалоб, истории болезни и образа жизни. Это позволит поставить предварительный диагноз и принять решение о том, какие обследования и анализы понадобятся.
В целях выявления причины ржавой мокроты необходима:
- Бронхоскопия, которая незаменима в рамках обследования, поскольку позволяет идентифицировать 90% соответствующих патологий. По результатам диагностики видны воспалительные изменения, новообразования, увеличение системы.
- Рентгенография легочных структур – также проводится в первую очередь.
- Флюорография. Позволяет идентифицировать только наиболее значительные изменения в актуальном состоянии респираторной системы.
- МРТ или КТ. Наиболее современные и информативные методы обследования. Они в состоянии заменить подавляющее большинство тактик и дают исчерпывающую картину патологии.

- Биопсия, а именно забор части легкого. Болезненная диагностика, но именно с ее помощью можно провести гистологическое и морфологическое исследование.
Дополнительно при наличии ржавой мокроты в любое время суток пульмонолог настаивает на осуществлении целостного анализа и биохимической проверке крови. Верификация секрета является еще одним элементом обследования, поскольку позволяет установить наличие или отсутствие инфекции, злокачественного перерождения.
Особенности лечения
Хроническая форма бронхита в острой стадии пролечивается при помощи антибиотиков (пенициллиновый или цефалоспориновый ряд, например, Ампициллин).
Для нейтрализации воспалительных реакций используют глюкокортикостероиды (Преднизолон).
Поддерживающая терапия в подобной ситуации будет заключаться в применении Сальбутамола, чтобы справиться с приступами удушья или кашля. Принимать решение о его использовании может лишь лечащий врач.
Терапия в отношении острого бронхита должна включать составы, разжижающие мокроту (Бромгексин), а также обильное питье. Последнее особенно важно при вирусной природе заболевания. Если патология была спровоцирована бактериями, дополнительно настаивают на применении антибиотиков.
Последнее особенно важно при вирусной природе заболевания. Если патология была спровоцирована бактериями, дополнительно настаивают на применении антибиотиков.
Ржавая мокрота при пневмонии может быть купирована антибактериальными составами – Спирамицин, Эритромицин. Эффективна в подобной ситуации инфузионная терапия, применяют отхаркивающие наименования (АЦЦ, Флуимуцил), витамины и даже жаропонижающие составы (Аспирин, Цитрамон).
Против микобактерий используют антибиотики и противомикробные средства, рассчитанные на длительное курсовое применение. Чаще всего это Амоксил и Тетрациклин.
Терапия при онкологии легких включает в себя комбинацию нескольких методов, а именно лучевая и химиотерапии, хирургия.
Последняя проводится, если новообразование слишком большое, оно метастазировало или лечение оказалось безрезультатным. При отеке в области легкого человеку может потребоваться неотложная помощь.
Она предполагает применение мочегонных составов, а также активное дыхание кислородом.
При инородном объекте в бронхах, кашель с ржавой мокротой у взрослого предполагает восстановление в условиях стационара. Пациенту будет проведена бронхоскопия, в результате которой посторонний предмет будет извлечен.
Источник: https://circas.ru/bronhit-mokrota-rzhavogo-cveta/
Лечение мокроты коричневого цвета
Медикаментозная терапия выбирается исходя из причин появления патологических выделений.
Могут применяться:
- Нестероидные противовоспалительные препараты. Назначают при бронхите, воспалении трахеи. Эти заболевания вирусной или бактериальную этимологии, поэтому терапия направлена на снятие воспаления, борьбу с возбудителем и восстановление проходимости воздухоносных путей.
- Бронхолитики. Лекарственные препараты направление на снятие спазма. Они облегчают дыхание за счет расширения бронхов.
- Коричневая мокрота при кашле у курильщика отходит интенсивнее при приеме отхаркивающих средств.
- Муколитики. Разжижают трахеобронхиальный секрет, ускоряя его отхождение.
 Запускают механизм очищения легких и дыхательных путей.
Запускают механизм очищения легких и дыхательных путей.
Положительный эффект лечения кашля с мокротой коричневого цвета возможен только при полном отказе от вредной привычки.
Причины появления коричневой мокроты
Кашель курильщика с выбросом мокроты – обычное явление. Слизистые оболочки постоянно образуют слизистую пленку, которая защищает дыхательные пути от высыхания, вредных компонентов.
Они должны удаляться из дыхательных путей. У здоровых людей этот секрет состоит из воды, белков, мертвых клеток. Кашель с мокротой называется продуктивным. Это естественный защитный рефлекс, который помогает удалить секрецию.
С помощью ресничек мокрота с бронхов переносится в рот, как беговая дорожка, затем выплевывается или проглатывается. Выделения из бронхов называют мокротой.
В случае болезни консистенция, состав, цвет и количество секрета могут измениться. Причиной являются заболевания. Коричневая мокрота образуется при кашле курильщика.
Если он происходит регулярно по утрам, то это типично заболеванию хронический бронхит или ХОБл. При постоянном кашле в течение 3 недель, с коричневой мокротой нужно обратиться к лечащему врачу.
При постоянном кашле в течение 3 недель, с коричневой мокротой нужно обратиться к лечащему врачу.
Беспокоит необычный цвет мокроты – обращайтесь к лечащему врачу, специалисту по лёгким (пульмонологу) для дальнейшего лечения.
Пройди Тест на Внимательность! Найди 10 различий! (нажми прямо сюда!)
Тест для курильщиков
Как избавиться от этой мокроты в домашних условиях
Лечение любого кашля должно проводиться под наблюдением врача, так как неправильная диагностика и злоупотребление средствами народной медицины может спровоцировать ухудшение состояния заболевшего. Например, острый бронхит может осложниться пневмонией, а коклюш – образованием слизисто-эпителиальных пробок.
Вызвать продуктивный кашель при застое жидкостей в органах дыхания помогут настои и отвары трав. Такие свойства есть у листьев мать-и-мачехи, корня алтея лекарственного, душицы и солодки голой.
Как природные антисептики при бактериальной инфекции могут использоваться шалфей, аир, тимьян (чабрец), подорожник и фенхель.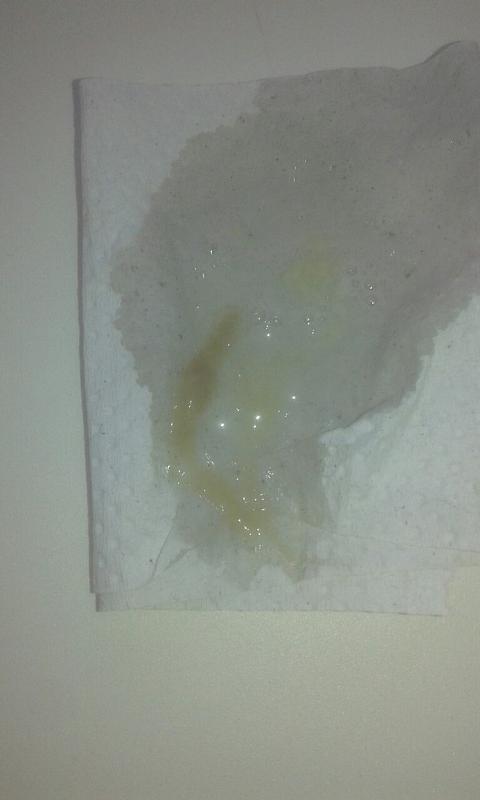 Кроме противомикробного действия, они также обладают спазмолитическим, сосудорасширяющим, обезболивающим, обволакивающим, кровоостанавливающим и тонизирующим свойством.
Кроме противомикробного действия, они также обладают спазмолитическим, сосудорасширяющим, обезболивающим, обволакивающим, кровоостанавливающим и тонизирующим свойством.
Мокрота коричневого цвета при кашле отходит намного интенсивнее, если пить много теплой жидкости. Например, это может быть смесь молока и минеральной воды в соотношении 3/1. Употреблять ее нужно в течение дня маленькими глоточками.
При затрудненном кашле и отсутствии повышенной температуры тела показаны ингаляции на основе минеральной воды или физ. раствора. С их помощью вязкий секрет станет более текучим. Следует помнить, что делать процедуру рекомендуется проводить максимум за 2 часа до сна.
Причины появления ржавой мокроты при бронхите и пневмонии
У некоторых людей во время кашля выделяется ржавая мокрота в достаточно большом количестве.
Это явление – одна из причин для беспокойства о состоянии организма.
Ведь люди должны понимать, что такое выделение врачи считают признаком развития патологических процессов, поразивших слизистую оболочку органов дыхательной системы.
Нужно быть крайне внимательным и при появлении мокроты нехарактерного цвета следует обратиться за помощью к доктору, который подберет лечение и сможет вовремя остановить развитие осложнений.
О чём сигнализирует ржавая мокрота?
Мокрота представляет собой экссудат, который имеет слизистый либо другой характер.
Она постепенно накапливается в структурах бронхиального дерева в процессе развития какой-либо патологии органов дыхательной системы.
По медицинской статистике, выделение, имеющее коричневый цвет, наблюдается примерно у 5-8% пациентов, которые проходят обследование у пульмонолога.
Внимание! Мокрота получается ржавой в прямом смысле, ведь кровь поддаётся окислению при взаимодействии со слизистым веществом, а также атмосферным воздухом.При проведении дифференциальной диагностики заболевания особое значение имеет характер болезнетворного состояния человека.
Это обуславливается тем, что по цвету выделений и проявлению сопутствующей симптоматики специалист может точно определить заболевание.
У курильщика
Люди, которые ежедневно выкуривают по несколько сигарет, относятся к группе риска. Ведь их организмы чаще подвергаются развитию патогенного симптома.
Обычно пульмонологи объясняют появление ржавой мокроты во время кашля разрывами мелких кровеносных сосудов, а также капилляров, в результате чего выделяется незначительное количество крови.
Её объём незначителен, поэтому в случае отсутствия в бронхах большого количества слизистого секрета, гематологическая жидкость быстро проходит процесс окисления, превращаясь в оксид железа (ржавчину).
Важно! Врачи нередко определяют ещё одну причину, по которой может выделяться мокрота нехарактерного цвета. У многих курильщиков со временем повышается проницаемость капилляров, из-за чего кровь проходит через их стенки и попадает в секрет бронхов, а затем при кашле выходит наружу.[/wpmfc_cab_si
При пневмонии
Пневмония – воспаление лёгких, протекающее на ранней стадии.
Интенсивный кашель часто является причиной разрыва одновременно нескольких мелких кровеносных сосудов и капилляров и, соответственно, выделения в ткани бронхов незначительного количества гематологической жидкости.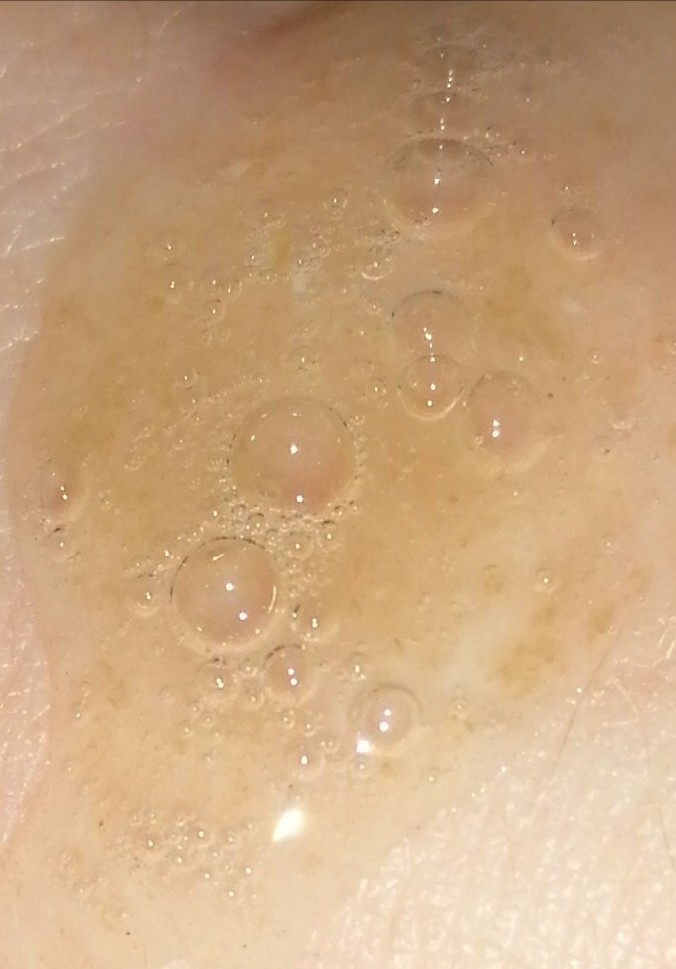
Беспокойство у человека вызывает то, что кровь быстро окисляется, обретая коричневый оттенок, напоминающий ржавчину.
Внимание! Крупозный тип пневмонии часто сопровождается этим явлением на ранних стадиях развития.
Сопровождающие симптомы
При данном заболевании могут появляться сопровождающие симптомы, которые также характерны для крупозной пневмонии:
- Озноб – серьёзный повод для беспокойства.

- Температура тела повышается примерно до 39 градусов.
- Частый кашель, который наблюдается при пневмонии.
- Появление болевых ощущений в боковой области либо в зоне живота.
- Нарушается дыхательный процесс.
- Лихорадка, при которой щека со стороны пораженного лёгкого обретает слегка красный цвет.
- Учащается биение сердца без каких-либо причин.
В некоторых случаях такую симптоматическую картину принимают за бронхит.
В связи с этим пульмонологи назначают дополнительный анализ крови, по результатам которого ставится точный диагноз.
Если у человека воспалено лёгкое, то клиническое обследование показывает:
- наличие зернистости нейтрофилов;
- нарушение СОЭ;
- развитие лейкоцитоза;
- повышенная свёртываемость крови.
В случае, когда мокрота вырабатывается в небольших количествах и имеет природный прозрачный цвет, то человеку не стоит беспокоиться.
Ведь это обычный процесс функционирования системы естественной очистки бронхов от различных посторонних веществ, которые могут попадать внутрь вместе с вдыхаемым воздухом.
Однако, если мокрота выделяется в повышенном количестве, а также отличается определённым окрасом, то необходимо пройти обследование на проверку состояния лёгких и бронхов.
При выявлении гноя в отделяющемся бронхиальном секрете врач ставит диагноз хронического воспаления дыхательных органов.
Диагностика
Выделение ржавой мокроты может свидетельствовать о клинически значимых изменениях в организме и протекании воспалительных процессов.
Чтобы избежать осложнений, необходимо пройти обследование у пульмонолога, а также фтизиатра. Это позволит исключить развитие туберкулёза.
Если же у человека ранее был выявлен рак, то обязательно нужна консультация онколога.
При проведении первичного осмотра врач должен опросить пациента относительно следующего:
- Предмет жалоб.

- Характер нарушения.
- Длительность протекания заболевания.
- Давность.
Важно! Кроме того, выполняется сбор анамнеза, чтобы специалист мог знать, какими патологиями пациент страдал ранее.
Перед назначением курса терапии пульмонологу требуется определить очаг хронической инфекции, а также весь перечень факторов, которые тем или иным образом отражаются на состоянии организма.
Чтобы обеспечить должный эффект от лечения, врачи назначают дополнительные инструментальные и лабораторные исследования, с помощью которых они смогут дифференцировать отдельные диагнозы:
- Бронхоскопия – важная процедура в диагностике заболевания, вызывающего выделение ржавой мокроты, она позволяет точно определить состояние анатомической структуры бронхов.
- Рентгенография лёгких.
- Флюорография. С помощью этой процедуры пульмонолог может называть только самые грубые нарушения в состоянии органов грудной клетки.

- КТ, а также МРТ. Обследования, которые способны заменить целый ряд различных процедур и дают точную клиническую картину болезнетворного состояния пациента.
- Биопсия, которая должна также включать морфологическое и гистологическое исследование лёгких и бронхов.
- Общий анализ крови.
- Анализ крови на выявление сопутствующих заболеваний.
- Биохимия крови.
Важно! Проводить все вышеперечисленные исследования необходимо комплексно, чтобы диагностика заболевания была максимально точной.
Лечение
Частое выделение мокроты нехарактерного ржавого цвета может свидетельствовать о развитии разных заболеваний органов дыхательных путей.
Поэтому не следует заниматься самолечением, нужно пройти предварительное обследование, чтобы избежать всевозможных осложнений.
Избавиться от ржавой мокроты можно с помощью медикаментозных средств, методов народной медицины, а также специального образа жизни, который разрабатывается совместно с пульмонологом.
Медикаментозное
При назначении медикаментозного лечения врач учитывает то, какие именно заболевания вызывает выделения слюнного секрета ржавого оттенка, а также место расположения очага воспаления. В связи с этим не существует какого-то общего списка препаратов, которые бы помогли избавиться от такой мокроты.
Способ жизни
Избавиться от ржавой мокроты в некоторой мере помогает и определенный образ жизни.
Пульмонологи рекомендуют ежедневно делать прогревания с помощью горчичников либо компрессов, которые являются эффективным методом лечения органов дыхательной системы.
Кроме этого, полезными будут регулярные ингаляции.
В отдельных случаях врачи назначают данную процедуру каждые 2 часа.
Людям, у которых ржавый секрет обильно выделяется в утреннее время, следует увеличить количество потребляемой жидкости, потому что она способствует разжижению слизи, а также ускорению отхождения секрета.
Дополнительно в рацион стоит добавить щелочные напитки, чтобы уменьшить кашель, фрукты и овощи.
Параллельно нужно сократить употребление блюд, богатых углеводами и жирами.
Полезными будут и прогулки на свежем воздухе, регулярные занятия спортом, соблюдение режима дня.
Народные методы
Многие пульмонологи, а также фтизиатры советуют пациентам провести лечение с помощью народных средств:
- Вскипятить немного молока, а затем добавить в него несколько сосновых почек. Ёмкость с этой жидкостью плотно укутывают в одеяло и оставляют на час для получения крепкого и насыщенного привкуса. Он поможет избавиться от очага воспаления и быстро смягчить слизистые оболочки дыхательных путей.
- 500 мл очищенной воды заливают две луковицы в скорлупе и варят в течение часа, постепенно добавляя в кастрюлю стакан сахара. Получившийся сироп принимают по полстакана 3 раза в день. Хранить средство рекомендуется в тёплом месте.
- Берётся смесь из равных пропорций алтеи лекарственной, мать-и-мачехи, а также мяты и подорожника.
 Растения тщательно измельчаются, помещаются в ёмкость, заливаются небольшим количеством воды и ставятся на водяную баню. Приготовление отвара занимает примерно один час. Потом нужно дождаться, пока отвар остынет. Употреблять раствор следует по 2 раза в сутки.
Растения тщательно измельчаются, помещаются в ёмкость, заливаются небольшим количеством воды и ставятся на водяную баню. Приготовление отвара занимает примерно один час. Потом нужно дождаться, пока отвар остынет. Употреблять раствор следует по 2 раза в сутки. - Литром молока необходимо залить несколько плодов инжира. Смесь должна закипеть, после чего её остужают. Когда молоко станет тёплым, можно его употреблять по стакану в сутки.
- Берётся 200 мл горячей воды, куда добавляется 1 ст. л. измельчённого подорожника. Получившийся настой оставляют на 20 минут, а затем принимают по 1 ст. л. перед каждым употреблением пищи.
- Берут 50 мл воды «Боржоми» и добавляют к 150 мл тёплого молока. Жидкость размешивают и выпивают небольшими глотками.
- Терапевтический результат дают и леденцы, приготовленные из чабреца. Чтобы сделать конфетки, берётся 1 ст. л. измельчённой травы, заливается 200 мл кипятка, настаивается. После того, как отвар остынет, его процеживают и смешивают с 400 г сахара, а также 2 ст.
 л. мёда. Получившуюся смесь тщательно перемешивают, предварительно поставив на медленный огонь. Отвар доводится до кипения и проваривается до тех пор, пока консистенция не станет достаточно густой. Постепенно загустившееся вещество набирают ложкой и опускают в холодную воду, чтобы они затвердели.
л. мёда. Получившуюся смесь тщательно перемешивают, предварительно поставив на медленный огонь. Отвар доводится до кипения и проваривается до тех пор, пока консистенция не станет достаточно густой. Постепенно загустившееся вещество набирают ложкой и опускают в холодную воду, чтобы они затвердели. - 1 ст. л. измельчённого аира заливают стаканом воды и готовят отвар. Он должен настояться в течение 30-60 минут. Когда жидкость полностью остынет, то её нужно процедить и оставить в тёплом месте. Принимают этот отвар небольшими порциями по 500 мл в сутки.
Профилактика
Путь лечения ржавой мокроты – это довольно сложный процесс.
Поэтому врачи рекомендуют соблюдать несколько простых правил для профилактики развития воспалений органов дыхания.
К таким мерам относятся:
- регулярно наблюдаться у пульмонолога, особенно если в анамнезе пациента присутствуют записи о ранее выявленных заболеваниях лёгких либо бронхов;
- не откладывать лечение разных замеченных нарушений в работе органов дыхания;
- отказ от вредных привычек, особенно курения, которое делает стенки кровеносных сосудов тонкими;
- соблюдать правила здорового образа жизни;
- пульмонологи рекомендуют принимать витаминно-минеральные комплексы для укрепления иммунитета;
- следует дольше гулять на свежем воздухе;
- улучшить качество питания, наполнив рацион свежими овощами и фруктами, щелочными напитками;
- стараться исключить тесные контакты с людьми, которые болеют туберкулёзом.

Человеку, у которого начала выделяться ржавая мокрота, необходимо обязательно становиться на учёт у пульмонолога либо фтизиатра, чтобы контролировать изменения в состоянии организма.
Изначально пациент проходит обследование для определения диагноза, а также назначения правильного лечения с помощью методов традиционной и народной медицины.
Кроме того, благоприятно на состоянии здоровья сказывается правильный образ жизни с исключением вредных привычек, правильным питанием, регулярными занятиями спорта и прогулками на свежем воздухе.
Источник: https://bronhit.guru/simptomy/mokrota/rzhavaya.html
Профилактика
Отхаркивание мокроты коричневого цвета – это один из симптомов заболевания. Поэтому при первом ее появлении нужно обратиться к врачу. Только специалист сможет правильно трактовать его и назначит необходимое лечение.
После прохождения терапевтических мероприятий во избежание рецидива патологии следует придерживаться некоторых правил:
- отказаться от курения;
- грамотно организовать окружающую обстановку – соблюдать температурно-влажностный режим жилых помещений;
- не допускать загрязнения воздуха пылью;
- проводить работы с ядохимикатами только при наличии индивидуальной защиты;
- придерживаться назначений врача.

какого цвета, какой характер, коричневые выделения
Содержание
Анализ мокроты является одним из основных видов диагностики онкологических заболеваний дыхательных путей и легких. Чтобы выявить рак на ранней стадии надо понять что такое мокрота, как она образовывается, какой бывает и в каких случаях стоит обратиться за консультацией к врачу-онкологу. Рассмотрим детальнее проблематику в статье от редакторского коллектива портала «Все онкологи России».
Как анализ мокроты может помочь диагностировать онкологические и другие заболевания
Что являет собой мокрота? Это слизистые выделения, появляющиеся при кашле. Они накапливаются в путях респираторной системы и отхаркивание мокротой свидетельствует о том, что нарушено обычное функционирование внутренней оболочки дыхательного тракта. Отдав мокроты на анализ, можно определить присутствие болезней дыхательного тракта. Также эта процедура позволяет различить возможные патологические процессы, которые развиваются на фоне кашля или похожей симптоматики. Для получения мокроты можно использовать бронхоскопию или же получить ее естественным путем.
Для получения мокроты можно использовать бронхоскопию или же получить ее естественным путем.
Мокроты как возможные проявления различных патологий
Стоит понимать, что присутствие мокроты – это один из симптомов проявления рака легких. Когда диагностируется это онкологическое заболевание, то выделяется светлая слизь. Часто в ней можно обнаружить частицы крови, что может указывать на наличие в легких злокачественной опухоли. Именно появление кровяных прожилок свидетельствует о необходимости проведения более тщательного и глубокого скрининга (рентгенографического исследования, бронхоскопии и компьютерной томографии соответствующих органов).
Бывают случаи, когда при бронхиоальвеолярной форме данного онкологического заболевания дыхательных органов может выделяться до 200 мл мокроты светлого оттенка с пеной на верхнем слое. Когда у пациента обнаружена именно эта форма онкологического заболевания, то эффективным методом диагностики будет проведение цитологического анализа мокроты. В случае осложненных форм рака, слизистые выделения могут содержать некоторое количество гноя. Если мокрота по своей форме напоминает малиновое желе, это значит, что опухоли распадаются. Метод цитологического анализа мокроты при раковом заболевании легких – это способ диагностики легочных патологий у пациента, а также самый простой метод морфологической верификации поставленного диагноза. Если наличие онкологии легких подтвердится, то стоит проводить анализ мокроты, как минимум, 3 раза.
В случае осложненных форм рака, слизистые выделения могут содержать некоторое количество гноя. Если мокрота по своей форме напоминает малиновое желе, это значит, что опухоли распадаются. Метод цитологического анализа мокроты при раковом заболевании легких – это способ диагностики легочных патологий у пациента, а также самый простой метод морфологической верификации поставленного диагноза. Если наличие онкологии легких подтвердится, то стоит проводить анализ мокроты, как минимум, 3 раза.
Зачем необходима диагностика мокроты и какие виды исследований существуют для определения диагноза?
Главной целью проведения подобных диагностических мероприятий является подтверждение диагноза. Реснитчатый эпителий имеет бокаловидные клетки, которые выделяют до 100 мл жидкости, но она проглатывается человеком.
Когда обнаружено прогрессирующее патологическое заболевание в органах респираторной системы, начинается изменяться работа соответствующих структур. Появляется кашель, который только нарастает, боли в груди, возникает одышка, повышается утомляемость. В большом объеме выделяемой жидкой слизи может проявится и бактериальная микрофлора, что и влечет за собой появление мокрот.
Появляется кашель, который только нарастает, боли в груди, возникает одышка, повышается утомляемость. В большом объеме выделяемой жидкой слизи может проявится и бактериальная микрофлора, что и влечет за собой появление мокрот.
Если сделать выводы на основе предположенного диагноза и только визуального осмотра секрета бронхиальных желез невозможно, то врачом-онкологом назначается необходимое исследование. Различные варианты исследования мокроты способствуют оценке свойств жидкости, помогают различить цитологические изменения, то есть наличие злокачественных новообразований, а также бактериальной инфекции. Провести исследование можно визуально или с применением специального оборудования.
Врач предварительно может поставить диагноз на основе визуального осмотра слизи и поэтому может отправить пациента на такие виды диагностики:
Клинический анализ мокроты. Показатели такого анализа дают возможность врачу более детально рассмотреть физические особенности проявляемой слизи.

Цитологическое или же исследование под микроскопом. Детальный анализ жидкости нуждается в увеличении до нужного размера. В этом поможет микроскоп. Такой метод устанавливает присутствие патологий, что могут проявляться при определенных заболеваниях.
Химическое изучение. Во время подобного рода диагностики происходит оценка трансформаций в метаболизме альвеолоцитов, которые располагаются в реснитчатом эпителии бронхов.
Бактериологический анализ. В основе данного метода лежит высевание бактерий, которых извлекли из слизи органов дыхания пациента на благоприятную среду. Если количество бактерий начинает возрастать, то возбудитель находится в респираторном тракте. Пожалуй, главным преимуществом проведения бактериального посева будет возможность проверить, насколько чувствительными являются бактерии к определенным препаратам в лаборатории.
При диагностировании более сложных случаев отклонений в функционировании органов дыхания, пациенту могут назначить все виды анализа мокроты. И уже на их основе подбирается курс лечения.
И уже на их основе подбирается курс лечения.
Дальше пойдет описание основных аспектов, необходимых для проведения диагностических мер.
Особенности выделяемой мокроты
За день у человека может выделяться от 50 миллилитров до полтора литра слизи, все зависит от базовой анормальности. Именно ее наличие нарушает деятельность секреции бокаловидных клеток. У пациента, у которого обнаружен, например, бронхит или пневмония, жидкости выделяется до 200 мл в сутки.
Если начинают концентрироваться гной или кровь, то они будут проявляться в выделяемых мокротах и их станет больше с увеличением количества выделений. При таких болезнях, как дренированный абсцесс, гангрена легкого, фиксируют наибольший объем слизи (до полтора литра).
Врачи-пульмонологи классифицируют выделения на такие типы:
Слизистый. Проявляется при бронхиальной астме, хроническом бронхите и трахеите. Это самый благоприятный вариант из представленных.

Слизисто-гнойный. Устанавливает наличие инфекции, поскольку в источаемых мокротах есть специфическая жидкость. Это продукт функционирования бактерий, в нем содержатся «переваренные» иммунные клетки. Проявляется при абсцессе легкого, бактериальной пневмонии и гангрене.
Гнойный. Следствиями появления являются те же причины, что и для слизисто-гнойного типа. Данный подвид отличается достаточно обильным количеством гноя. При таком диагнозе пациент чувствует себя намного хуже.
Кровянистый. Возникает в случае попадания некоторых эритроцитов или определенного количества крови в слизь. Такая симптоматика является признаком того, что где-то повреждены сосуды. Проявляется при раковых заболеваниях, полученных травмах, после перенесенного инфаркта легкого и актиномикоза.
Правильная оценка выделяемой слизистой жидкости поможет понять, какие патологии проявляются в дыхательной системе. Верный диагноз способствует подбору оптимального лечения для пациента.
Верный диагноз способствует подбору оптимального лечения для пациента.
Соответствие типов мокроты и ее цвета:
слизистый тип будет прозрачным или слегка сероватым;
у слизисто-гнойного преобладает серый цвет с вставками желтого или гнойного оттенка;
гнойный тип характеризуется разными оттенками зеленого и коричневым;
кровянистый имеет разные оттенки красного. Если выделяется жидкость ржавого оттенка, то это означает, что начался процесс видоизменения эритроцитов. Если где-то произошло повреждение стенок сосуда, кровь будет алая или розовая, зависит от степени повреждения.
Во многих случаях у мокроты нет никакого запаха. Исключением может стать только гнойные мокроты, потому что в них содержаться частички отмерших тканей, которые и вызывают запах разложения. Если случается прорыв кисты в легком, то появляется фруктовый запах, который указывает на развитие эхинококка или же гельминта.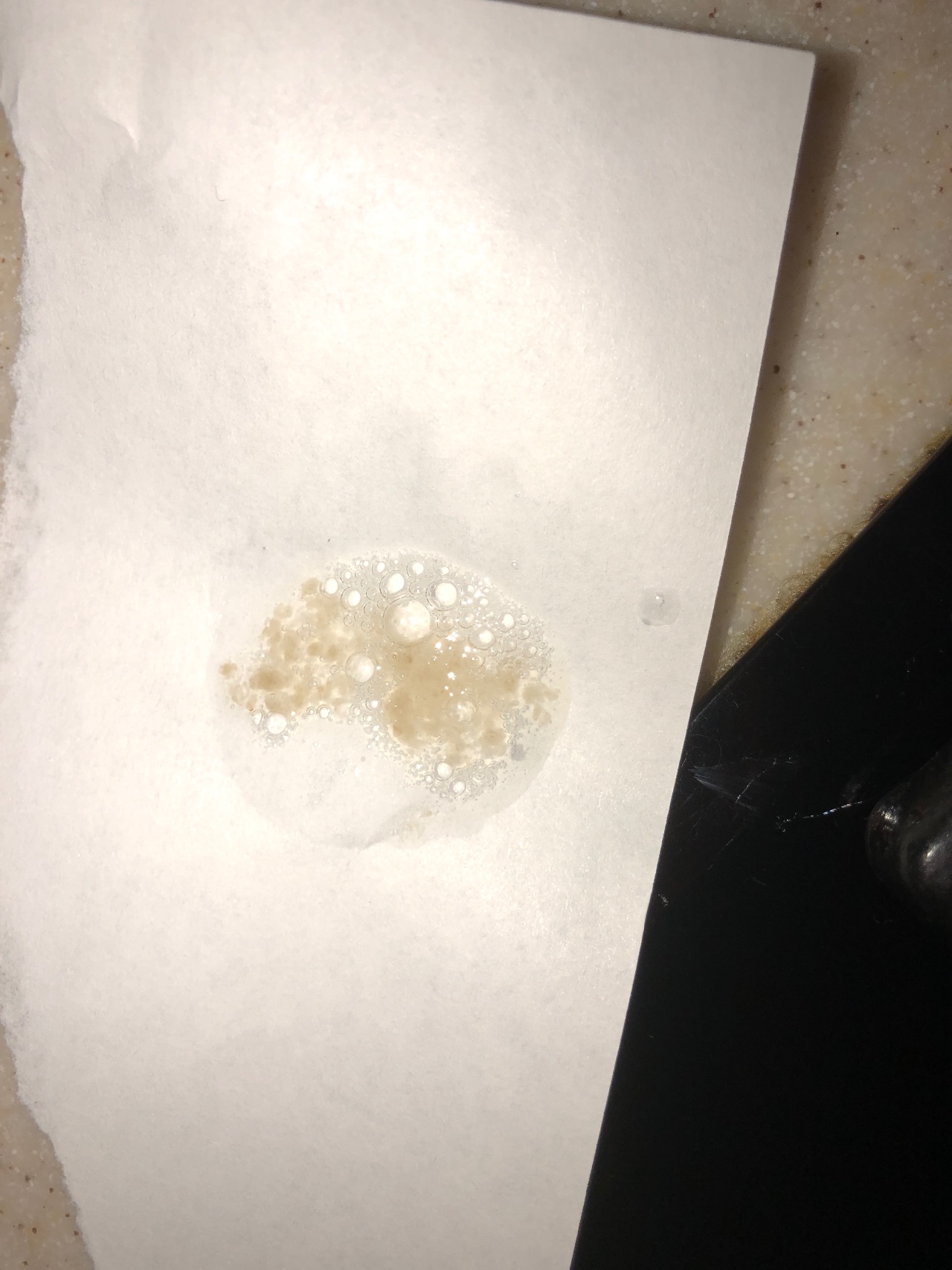
С помощью визуальной оценки мокроты можно довольно быстро поставить диагноз пациенту без проведения дополнительных диагностических процедур.
Наличие определенного элементов организма в слизи как свидетельство патологий
В мокроте, которую отхаркивает пациент могут диффундировать эритроциты, гной или серозная жидкость. Если что-то из упомянутых составляющих находится в слизи, то врач может оценить степень повреждения тканей легких и понять, какие именно отклонения проявляются в респираторных путях в этом клиническом случае.
Благодаря проведению химического анализа отхаркиваемой жидкости, можно определить насколько сильно успел развиться патологический процесс. Полученные результаты позволяют подобрать соответствующее лечение и препараты, которые помогут стабилизировать секрецию реснитчатого эпителия.
Нормальные показатели рН мокроты – от 7 до 11. Если в легких протекают процессы распадения тканей, то происходят окислительные реакции и уровень рН падает ниже 6. Это происходит потому что, нарушается процедура обмена солей и минералов.
Это происходит потому что, нарушается процедура обмена солей и минералов.
В извергаемой жидкости всегда содержится белок. Его нормальный показатель не превышает 0,3%. Может наблюдаться небольшое повышение этой цифры, но не больше чем до 1-2%. Превышение этого порога может свидетельствовать о проявлении туберкулеза. Если показатели резко возрастают до 10-20%, то это означает наличие крупозной пневмонии. Провести исследование на количество белка в слизистой жидкости в лаборатории необходимо, чтобы разделить патогенные процессы в плане общей клинической картины состояния пациента и показателей других процедур диагностики.
Желчные пигменты
Маленькие частички холестерина или же желчные пигменты, которые выделяются со слизью фиксируются при следующих анормальностях:
Посредством проведенного микроскопического анализа можно обнаружить присутствие клеток или микроорганизмов. При нормальном состоянии человека их просто нет в слизи, которую извергает пациент во время обычного кашля.
Эпителиальные клетки
Обнаружение эпителиальных частиц в мокротах – это не повод для паники, особенно, если их немного. Когда проводится исследование клеток под микроскопом, то внимание обращают на обильное количество клеток или даже появление эпителиальных цилиндров. Это признак того, что респираторные пути и внутренние оболочки могут быть повреждены.
Альвеолярные макрофаги
Процедура локальной защиты иммунной системы происходит благодаря нормальному функционированию альвеолярных макрофагов. Поэтому обнаружение в слизи незначительного количества клеток — совершенно не повод бить тревогу. А вот резкое увеличение макрофагов говорит о воспалительных процессах, например, бронхите, бронхоэктатической болезни, астме или трахеите.
Когда уже начинаются появления лейкоцитов в мокроте, то происходит острое воспаление, причиной которого может стать воздействие бактерий на органы респираторной системы. В схожих случаях может случиться развитие абсцесса, пневмонии и бронхоэктатической болезни.
В том случае, если во время диагностики обнаружили в мокроте кровяные прожилки, то значит, произошел разрыв кровяных сосудов. Численность эритроцитов в слизи свидетельствует о характере разрыва. Также появляются видоизмененные клетки, что проникают через стенки сосудов, не разрывая их. Одним из примеров заболевания, что развивается в таком случае, является крупозная пневмония.
Раковые клетки в анализе мокротыЕсли в анализах мокроты диагност выявил атипичные для выделений респираторной системы органические структуры, это может означать, что в органах дыхания начался процесс образования опухоли в легких. Чтобы со 100% вероятностью определить локализацию патологии и ее тип, онколог назначит проведение ряда других процедур скрининга.
Эластические волокна
Если эластические волокна обнаруживаются в слизи, которую отхаркивает больной, можно говорить об обширных повреждениях тканей легких, при этом последние уже начали распадаться. Симптом присущ таким патологическим процессам, как гангрена, запущенная стадия бронхоэктатической болезни, туберкулез и онкология с разрушением мягких тканей.
Симптом присущ таким патологическим процессам, как гангрена, запущенная стадия бронхоэктатической болезни, туберкулез и онкология с разрушением мягких тканей.
Верифицировать туберкулез можно после проведения микробиологического исследования выделяемой пациентом мокроты. Данный метод диагностики направлен на обнаружение микобактерии, возбуждающей заболевание — палочки Коха.
Определяется ее присутствие с помощью бактериоскопического исследования, во время изучения образца под увеличительным микроскопом. Чтобы визуализировать возбудитель, мокроту окрашивают по методу Циля-Нильсена. Если результат положительный, фтизиатр указывает в документах аббревиатуру БК(+), что означает наличие палочки Коха в исследуемом материале. Пациенты с туберкулезом изолируются от общества. Аббревиатура БК(-) говорит о том, что больной не является распространителем микроорганизмов.
Обезопасить себя от онкологии можно сдав анализы для раннего выявления патологии. Ознакомиться со списком доступных к покупке тестов вы можете здесь.
Ознакомиться со списком доступных к покупке тестов вы можете здесь.
Лабораторная диагностика мокроты в СЗЦДМ
Патологическое отделяемое из дыхательных путей называется мокротой. Это секреторный продукт, который выделяется клетками эпителия и скапливается на стенках органов дыхания. В норме мокрота отсутствует, а секрет, который производит дыхательная система — проглатывается. Во время болезни его становится слишком много и он откашливается.
Исследование мокроты необходимо при наличии патологического процесса в легких и бронхах. Анализ позволит определить причины патологии, стадию процесса и характер болезни. Это исследование назначается в динамике, что позволяет оценить адекватность терапии и корректировать её, при необходимости.
Лечащий врач может назначить анализ мокроты, если есть длительный кашель, хронический патологический процесс в органах дыхательной системы, при неясности диагностической картины.
Различают следующие виды исследования мокроты:
-
Макроскопическое
-
Микроскопическое
-
Микробиологическое
-
Химическое.
Перейти к анализам
Макроскопический анализ позволяет оценить общие свойства и характер мокроты. Оценивается количество мокроты, её консистенция, цвет, запах. Также, изучаются примеси, их характер и количество, различные волокна. Можно определить гной, слизистые частицы, серозную жидкость, элементы гнилостного процесса или распада тканей, кровь, волокна фибрина. Данные элементы могут отсутствовать, встречаться по одному или в комбинациях друг с другом.
Микроскопический анализ дает более точной представление о составе мокроты. Увеличение позволяет определить наличие клеток, элементов тканей. Это могут быть следы эпителия, лейкоциты, эозинофилы, эритроциты.
Увеличение позволяет определить наличие клеток, элементов тканей. Это могут быть следы эпителия, лейкоциты, эозинофилы, эритроциты.
Бактериологическое исследование помогает подтвердить или исключить наличие микроорганизмов в мокроте. Это могут быть бактерии, грибок, паразиты. Проводится также анализ на чувствительность к антибактериальной терапии, что делает лечение более эффективным, сокращает его сроки и исключает неправильную тактику ведения пациента.
Химический анализ мокроты менее информативен. Проводится реакция на гемосидерин, что позволяет говорить о примеси крови. Также, оценивает кислотность биоматериала.
Виды мокротыМокроту можно классифицировать по нескольким признакам. Основным параметром является её характер. Различают такие виды мокроты:
Наблюдается при астме и воспалительных процессах. Имеет тягучую консистенцию, прозрачный цвет, стекловидный характер.
Сопровождает прорыв абсцесса или эмпиемы в просвет бронха. Имеет белый цвет с оттенком желтого или зеленого, непрозрачная, густая, имеет характерный запах.
Имеет белый цвет с оттенком желтого или зеленого, непрозрачная, густая, имеет характерный запах.
- слизисто-гнойная мокрота продуцируется при воспалительных процессах с бактериальным возбудителем. Представляет собой вязкую массу, мутную, неоднородную, с вкраплениями гноя и слизи.
- кровянистая
Может содержать прожилки крови или сформированные сгустки. Это происходит при онкологическом процессе, туберкулезе. Кровь может быть алого или малинового цвета, в зависимости от вида и давности кровотечения.
Мокрота жидкой консистенции является результатом пропотевания воды из капилляров в легкие, наблюдается при задержке крови в малом кругу кровообращения, отеке легких. Может иметь розоватый цвет.
Собирать материал для анализа необходимо в утренние часы, натощак. Подготовка к сбору мокроты включает в себя полоскание ротоглотки, отплевывание слюны. Задача правильного сбора — выделение лишь той мокроты, которая откашливается, без примесей изо рта или носа.
Задача правильного сбора — выделение лишь той мокроты, которая откашливается, без примесей изо рта или носа.
Пациенту рекомендуют набрать побольше воздуха в легкие и начать кашлять. После этого происходит забор материала.
Материал для исследования собирается в стерильную посуду. После откашливания материала, контейнер закупоривается и отправляется в лабораторию. Важно, чтобы мокрота была свежей, иначе происходит изменение кислотности, а часть жидкости высыхает. Предусмотрены индивидуальные плевательницы с плотно прилегающей крышкой. До передачи в лабораторию, контейнер с собранным материалом хранится в холодильнике.
Как трактуются показатели анализа?
Оценка результатов всегда проводится в комплексе с анализом клинической картины, симптоматики и других исследований пациента. К примеру, на анализ сдается небольшое количество мокроты, но важно знать количество выделяемого вещества в сутки.
Наличие слизи наблюдается при остром бронхите, астме. Слизь и гной выделяются при бронхоэктазии, воспалении легких, абсцедировании, различных бронхитах. Кровь в мокроте наблюдается при тяжелом течении болезни, при инфаркте легкого, злокачественном росте, туберкулезе. Темный цвет и неприятный запах, наличие распадающихся тканей говорит о гангрене легкого.
Микроскопия мокроты позволяет исключить или подтвердить наличие паразитов. Это могут быть аскариды, эхинококк. Гнойные пробки формируются в мокроте при процессах гниения. Могут наблюдаться участки опухоли или легочных тканей, что говорит о распаде органа. Если в мокроте появилось большое количество плоского эпителия, скорее всего, материал смешан со слюной и требуется повторный анализ. Цилиндрические клетки эпителия в мокроте накапливается при остром воспалительном процессе в дыхательных путях, астме или онкологическом процессе. Лейкоциты входят в состав гнойной и слизистой мокроты и говорят о воспалении соответствующего характера.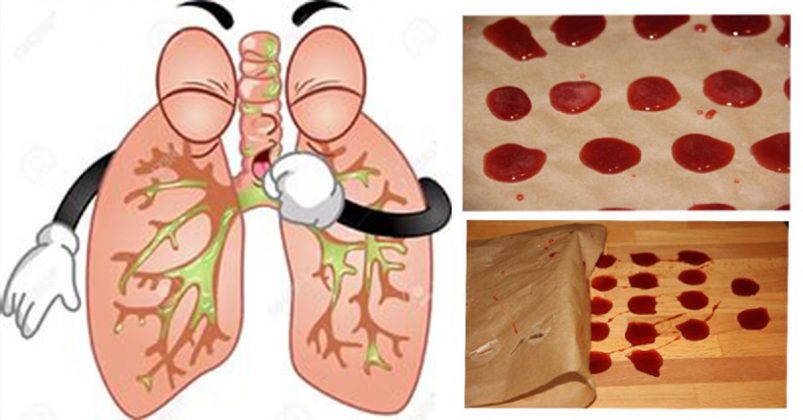 Наличие эозинофилов характерно для астмы или соответствующего вида пневмонии. Проводится исследование клеток на атипичность — если таковые обнаружены, возможно присутствует рост опухоли. Различные волокна говорят о распаде тканей. При астме также встречаются характерные спирали и кристаллы. Это слепки дыхательных путей, которые формируют элементы слизи.
Наличие эозинофилов характерно для астмы или соответствующего вида пневмонии. Проводится исследование клеток на атипичность — если таковые обнаружены, возможно присутствует рост опухоли. Различные волокна говорят о распаде тканей. При астме также встречаются характерные спирали и кристаллы. Это слепки дыхательных путей, которые формируют элементы слизи.
Наличие грибка, мицелия, бактерий говорит о наличии соответствующей инфекции.
Какие болезни диагностируются с помощью анализа мокроты?
Анализ мокроты — ключевой этап диагностики целого ряда дыхательных патологий. Рассмотрим подробнее эти болезни.
Острый бронхит
Мокрота начинает выделяться на первых стадиях болезни. Вначале она слизистая и вязкая, но постепенно приобретает слизисто-гнойный характер. Постепенно растет и количество отделяемого материала. Под микроскопом можно обнаружить лейкоциты, много эпителиальных клеток, одиночные эритроциты.
Хронический бронхит
Пациенты с хроническим бронхитом отмечают регулярное отхаркивание большого количества мокроты слизисто-гнойного характера. Изредка встречаются прожилки крови, особенно после интенсивного кашля. В мокроте появляются альвеолярные макрофаги, фибринозные слепки дыхательных путей, а также представители флоры.
Астма
Мокрота при астме слизистая и вязкая, имеет стекловидный характер. Наблюдаются спиральные элементы Куршмана и кристаллические фрагменты Шарко-Лейдена, эозинофилы.
Бронхоэктазы
Для данной патологии характерно большое количество мокроты, которое может достигать 1 литра. Отделяемое имеет грязный, серо-зеленый оттенок. Если оставить мокроты в посуде на время, она расслоится на несколько видов: слизь, гной и серозная жидкость. Наблюдаются пробки Дитриха, значительное количество лейкоцитов, биохимические примеси.
Пневмония
Характерная мокрота продуцируется при крупозной пневмонии. Она имеет вязкую консистенцию, ржавый цвет, выделяется в небольшом количестве. С развитием болезни увеличивается её количество, приобретается слизисто-гнойный характер. Из примесей наблюдается фибрин, измененные эритроциты. Постепенно, эритроцитов становится меньше, повышается количество лейкоцитов.
Она имеет вязкую консистенцию, ржавый цвет, выделяется в небольшом количестве. С развитием болезни увеличивается её количество, приобретается слизисто-гнойный характер. Из примесей наблюдается фибрин, измененные эритроциты. Постепенно, эритроцитов становится меньше, повышается количество лейкоцитов.
Абсцесс легкого
Мокрота двухслойная, содержит большое количество гноя и примеси слизи. Микроскопическое исследование позволяет обнаружить лейкоциты, волокна тканей, элементы жирных кислот, гематоидин и холестерин. Бактериологический анализ позволяет оценить характер флоры.
Туберкулез
Мокрота продуцируется при кавернозной форме болезни. Это сопровождается гнойным отделяемым, с примесями крови и слизи. Микроскопия позволяет определить наличие линз оха, волокон, кристаллов кислот. Если наблюдаются обызвествленные участки, это говорит о распаде старого туберкулезного очага.
Злокачественная опухоль
Появление мокроты наблюдается при распаде. Она содержит участки тканей, волокна, кровь, атипичные клетки. Характер — кровянистый, слизистый.
Она содержит участки тканей, волокна, кровь, атипичные клетки. Характер — кровянистый, слизистый.
Как видим, многие болезни имеют общие показатели мокроты. Это еще раз напоминает о необходимости целостной оценки клинической картины, в комплексе с симптомами и результатами других исследований.
Виды мокроты: о чем говорит цвет слизи
Грядут похолодания, а за ними следом кашель, сопли из носа и мокрота.
Подпишись на Знай в Google News! Только самые яркие новости!
ПодписатьсяИ хотя слизь при кашле — обычное дело, цветная мокрота иногда может быть признаком чего-то более опасного, сообщает Daily Mail.
Мокрота — разновидность секрета, состоящего из слизи и слюны, которые вырабатывается в наших легких и очищает горло от раздражителей, а также увлажняет наши дыхательные пути.
Настало время разобраться, о чем говорит цвет мокроты:
Популярные статьи сейчас Показать ещеЗеленый или желтый
Свидетельствует о том, что организм борется с ОРВИ или гриппом. Сперва слизь имеет желтый оттенок, но постепенно приобретает зеленый цвет.
Сперва слизь имеет желтый оттенок, но постепенно приобретает зеленый цвет.
Следует отметить, что похожий оттенок мокроты наблюдается при бронхите, синусите и хронической обструктивной болезни легких.
Пневмония и муковисцидоз также часто производят слизь, цвет которой колеблется от желтого и зеленого до коричневого и красного.
Коричневый
«Ржавая» мокрота часто имеет такой оттенок из-за наличия крови в ней. Может свидетельствовать о наличии пневмонии, бронхита и муковисцидоза.
Также часто встречается у курильщиков. В некоторых случаях коричневая слизь — признак абсцесса легких.
Белый
Чаще всего оказывается признаком вирусного бронхита и со временем меняет свой цвет на желто-зеленый.
Гастроэзофагеальный рефлюкс также сопровождается плотной мокротой.
Помимо этого, застойная сердечная недостаточность также приводи к формированию густой белой мокроты.
Черный
Наблюдается у шахтеров, которым постоянно приходится вдыхать крошечные частички угля.
Помимо этого, черная мокрота возникает при редкой грибковой инфекции Exophiala dermatitidis.
Прозрачная
Обычно свидетельствует о здоровом организме, однако чрезмерное увеличение свидетельствует об аллергии.
Производство мокроты также увеличивается в осенний и зимний период, чтобы разогреть холодный воздух.
Помимо этого, вирусные инфекции часто начинаются с чрезмерной слизеобразования.
Красный или розовый
Красная или розовая мокрота может быть признаком пневмонии, туберкулеза или другой инфекций легких.
Закупорка артерий в легких также приводит к образованию розовой мокроты. Помимо этого, красная мокрота считается признаком рака легких.
При наличии вышеуказанных симптомов рекомендуется обратиться к врачу.
Напомним про топ-7 распространенных причин болей внизу живота у женщин.
Как сообщал портал «Знай.ua», длина пальцев указывает на сексуальную ориентацию.
Также «Знай.ua» писал, медики изобрели «умные наклейки», которые мониторят показатели здоровья и вероятность возникновения различных заболеваний.
Подпишись на Знай в Google News! Только самые яркие новости!
ПодписатьсяМокроты — причины, болезни, диагностика, профилактика и лечение — Likar24
Мокроты – это слизь, которая вырабатывается в легких и дыхательных путях. Она важна для предотвращения попадания микробов в дыхательные пути и легкие. Обычно она прозрачная и тонкая, совсем незаметна. Однако, когда появляется инфекция, слизь может загустеть и изменить цвет. Поэтому в зависимости от заболевания, может образовываться слизь разных цветов:
Прозрачная мокрота: прозрачная мокрота обычно нормальная, хотя она может увеличиваться при некоторых заболеваниях легких.
Белая или серая мокрота: белый или серый оттенок мокроты также является нормой, но может увеличиваться при некоторых заболеваниях легких или предшествовать другим изменениям цвета, связанными с другими заболеваниями.
Темно-желтая / зеленая мокрота: тип белых кровяных телец, известный как нейтрофилы, имеет зеленую окраску. Эти типы лейкоцитов привлекаются к месту бактериальных инфекций, и поэтому бактериальные инфекции нижних дыхательных путей, такие как пневмония, могут вызвать появление зеленой мокроты.
Коричневая мокрота: коричневая мокрота появляется через наличие дегтя, иногда встречается у людей, которые курят. Мокрота может также быть коричневой или черной из-за наличия старой крови в легких.
Розовая мокрота: розовая, особенно пенистая розовая мокрота может возникнуть от отека легких, состояния, при котором жидкость и малое количество крови вытекают из капилляров в альвеолы легких. Отек легких часто является осложнением застойной сердечной недостаточности. Розовая или кровянистая мокрота обычно вызывается туберкулезом.
Кровянистая мокрота: откашливание крови первый признак рака легких. Кровянистая мокрота может возникать при легочной эмболии, состоянии, при котором сгусток крови в ноге отрывается и попадает в легкие.
Мокрота может быть разной текстуры, начиная от водянистой до густой:
Тонкая и водянистая слизь обычно нормальная и указывает на здоровый дыхательный тракт. Во время инфекции в мокроте накапливаются иммунные клетки, микробы и мусор, делая её более густой и липкой. Пенистая мокрота – это слизь, которая содержит пузырьки. Беловато-серый и пенистый слизь может быть признаком хронической обструктивной болезни легких. Розовая и пенистая мокрота может означать, что наблюдается сильная левосторонняя сердечная недостаточность.
Зеленые или желтые мокроты
Это обычно знак того, что организм борется с инфекцией. Цвет происходит от лейкоцитов. Изменение происходит со степенью тяжести и продолжительности возможной болезни.
Зеленые или желтые мокроты обычно вызываются:
- Бронхитом: обычно начинается с сухого кашля и со временем с ясной или белой мокроты образуется зеленая или желтая.
- Пневмонией: это, как правило, осложнение другого дыхательного заболевания.
 Симптомы зависят от типа пневмонии. Кашель, лихорадка, озноб и одышка являются общими симптомами при всех видах пневмонии.
Симптомы зависят от типа пневмонии. Кашель, лихорадка, озноб и одышка являются общими симптомами при всех видах пневмонии. - Синуситом: также известен как синусовая инфекция. Этот вирус может вызвать другой вирус, аллергия или бактерии.
- Муковисцидозом: хроническое заболевание легких, когда в них скапливается слизь.
Коричневые мокроты
Коричневый цвет часто означает старую кровь. Такой цвет обычно вызывается:
- Бактериальной пневмонией.
- Бактериальным бронхитом: увеличивается риск развить хронический бронхит, если курите или часто вдыхаете разные испарения и другие раздражители.
- Муковисцидозом.
- Пневмокониозом: вдыхание различной пыли, например угля, асбеста и силикоза, может вызвать эту неизлечимую болезнь легких.
- Легочным абсцессом: это полость, заполненная гноем внутри легких. Обычно он окружен инфицированной и воспаленной тканью.
Белые мокроты
Белая мокрота обычно вызывается:
- Вирусным бронхитом;
- ГЭРБ: это хроническое состояние влияет на пищеварительную систему.

- ХОБЛ: это состояние приводит к сужению дыхательных путей, а легкие – к избытку слизи.
- Застойной сердечной недостаточностью: это происходит, когда сердце недостаточно перекачивает кровь в другие части тела. Жидкость накапливается в различных областях, приводя к отекам. Жидкость накапливается в легких и может привести к увеличению белой мокроты.
Черное мокроты
Черную мокроту еще называют меланоптизом. Появление черной мокроты может означать, что состоялся вдох большого количества чего-то черного, как угольная пыль. Это также может означать, что существует грибковая инфекция. Черная мокрота обычно вызывается:
- Курением: курение сигарет или других наркотиков может привести к появлению мокроты.
- Пневмокониозом.
- Грибковой инфекцией: черные дрожжи под названием Exophiala dermatitidis вызывают эту инфекцию. Они чаще поражают людей, страдающих муковисцидозом.
Прозрачные мокроты
Прозрачная мокрота обычно вызывается:
- Аллергическим ринитом: также называется назальной аллергией либо иногда сенной лихорадкой.

- Вирусным бронхитом: в некоторых случаях можно обнаружить, что мокрота прогрессирует до желтого или зеленого цвета.
- Вирусной пневмонией.
Кровянистые мокроты
Красная или розовая мокрота обычно вызывается:
- Пневмонией: эта инфекция легких может вызвать красную мокроту по мере прогрессирования, может сопровождаться ознобом, повышением температуры, болью в груди.
- Туберкулезом: основными симптомами являются кашель более трех недель, откашливание крови и красной мокроты, повышение температуры и ночная потливость.
- Застойной сердечной недостаточностью кроме розового или красного оттенка мокроты, вы можете почувствовать одышку.
- Легочной эмболией: это состояние угрожает жизни, а также может повлечь одышку и боли в груди.
- Раком легких: это состояние вызывает много респираторных симптомов: кашель красной мокротой или даже кровью.
Для определения причины врач может провести различные анализы, включая рентгенографию и анализ мокроты. Мокрота может быть проанализирована в лаборатории для определения ее содержания и для определения инфекции или рака. Тесты могут включать:
Мокрота может быть проанализирована в лаборатории для определения ее содержания и для определения инфекции или рака. Тесты могут включать:
Культура мокроты: культура мокроты делается путем размещения образца мокроты в растущей среде (посуде с агаром) и поиском наличии роста. Это можно сделать для определения конкретного типа бактерий, вызывающих пневмонию.
Мокрота на определение туберкулеза: Для поиска туберкулеза может быть получена проба мокроты.
Цитология мокроты: В цитологии мокроты образец мокроты оценивают под микроскопом. Это можно сделать для поиска признаков туберкулеза или признаков раковых клеток. В свое время считалось, что цитология мокроты может обнаружить рак легких, но это не эффективный инструмент скрининга.
Некоторые условия, которые приводят к увеличению мокроты:
- хронический бронхит;
- бронхоэктазы;
- отек легких;
- застойная сердечная недостаточность;
- легочная эмболия;
- туберкулез;
- обструктивная болезнь легких;
- аллергия;
- муковисцидоз,
- пневмокониоз;
- грибковая инфекция.

Выделение мокроты является частью дыхательной системы. Однако это угрожает здоровью, если начинает влиять на нормальную повседневную жизнь. Стоит обратиться к семейному врачу, чтобы он установил правильный диагноз и начать лечение. Важно осознавать, что врачи не могут диагностировать конкретное заболевание, исходя из цвета мокроты. Нужны дополнительные анализы.
Можно пользоваться такими методами профилактики заболеваний легких:
Отказ от курения
Курение повреждает легкие и увеличивает риск для ряда заболеваний. Это происходит потому, что при сгорании материалов выделяются вредные вещества в легкие (токсины и канцерогены). Если все-таки курите – бросить никогда не поздно. Кроме того, держитесь подальше от постороннего дыма, остаточных табачных паров, прилегающих к стенам и мебели, которые вместе с загрязнителями в помещении образуют поражающие соединения. Почистите ковры. Покрасьте стены красками с низким содержанием ЛОС.
Ежедневная гигиена
Тщательно мойте руки с мылом и водой несколько раз в день, чтобы микробы не могли попасть в организм.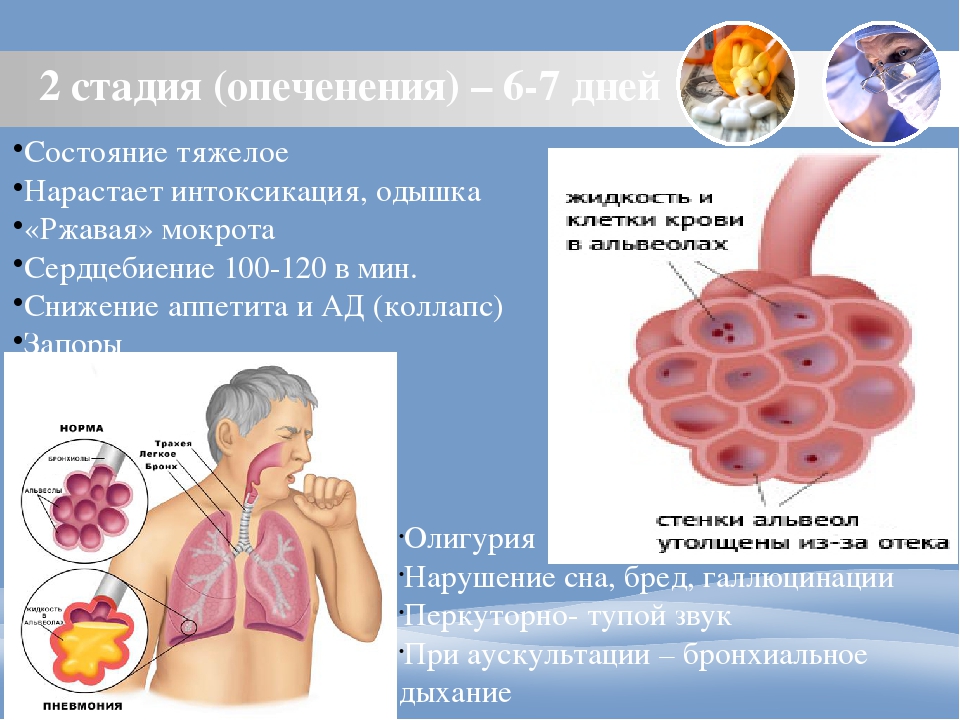
Защита
Чтобы помочь остановить распространение микробов, при кашле или чихании покройте рот и нос тканью или марлевой повязкой. Держитесь подальше от толпы во время пикового сезона простуды и гриппа, отдыхайте, питайтесь правильно и держите под контролем уровень стресса.
Очищение дома
Освежители воздуха, плесень, перхоть домашних животных и строительные материалы – это потенциальная проблема. Когда готовите, включите вентилятор и избегайте использования аэрозольных продуктов, таких как спрей для волос. Поменяйте свой воздушный фильтр. Плохая вентиляция, закрытые рабочие зоны и повышения тепла также являются виновниками болезней. Избегайте вдыхания токсичных паров от химических веществ, растворителей и красок. Носите защитные маски при работе с химическими веществами и сообщайте об опасных условиях труда.
Регулярное обследование
Обратитесь обязательно к врачу, если возникает одышка, боль при дыхании, головокружение, постоянный кашель, хрип, кашель при физической нагрузке, боли в дыхательных путях.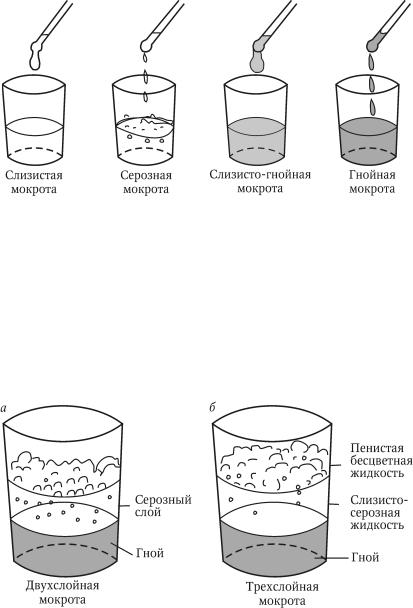 Регулярно делайте флюорографию (максимум 1 раз в год).
Регулярно делайте флюорографию (максимум 1 раз в год).
Физическая активность
Ежедневно занимайтесь спортом или физической деятельностью в течение 30 минут, чтобы облегчить нагрузку на легкие и повысить эффективность транспортировки кислорода и обмена веществ. Люди с заболеваниями легких, такими как астма и ХОБЛ, должны уделять особое внимание уровню загрязнения воздуха.
Врачи рассказали, какой кашель может быть симптомом рака легких
https://ria.ru/20200411/1569893975.html
Врачи рассказали, какой кашель может быть симптомом рака легких
Врачи рассказали, какой кашель может быть симптомом рака легких
Длительный, изнуряющий кашель может быть симптомом рака легких. Об этом напомнили специалисты Национальной службы здравоохранения Великобритании, сообщает… РИА Новости, 11.04.2020
2020-04-11T09:51
2020-04-11T09:51
2020-04-11T15:15
рак легких
здоровье
общество
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn22. img.ria.ru/images/96211/63/962116327_0:131:2500:1537_1920x0_80_0_0_c723d3b9debf2f55140a76bf89f275b1.jpg
img.ria.ru/images/96211/63/962116327_0:131:2500:1537_1920x0_80_0_0_c723d3b9debf2f55140a76bf89f275b1.jpg
МОСКВА, 11 апр — РИА Новости. Длительный, изнуряющий кашель может быть симптомом рака легких. Об этом напомнили специалисты Национальной службы здравоохранения Великобритании, сообщает газета Express. По словам врачей, насторожиться стоит, если кашель будит человека по ночам и не проходит даже спустя три недели. На опухоль может также указывать одышка, хрип и боли в груди, мокрота ржавого цвета или кровь.Если человек обнаружил у себя подобные симптомы, это не значит, что у него именно рак, так как схожие признаки имеют и другие заболевания легких. Тем не менее стоит обратиться к врачу, чтобы выяснить причину недомогания. Дело в том, пояснили врачи, что рак легких начинает активно себя проявлять уже тогда, когда метастазы распространяются в соседние органы. В этом случае бороться с опухолью уже намного сложнее и прогноз менее благоприятный.
https://ria.ru/20200327/1569250304. html
html
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn25.img.ria.ru/images/96211/63/962116327_139:0:2362:1667_1920x0_80_0_0_9f61ed0e6cf00bb4c294a708e8510970.jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og. xn--p1ai/awards/
xn--p1ai/awards/
рак легких, здоровье, общество
причин, почему вы можете получить это
Мокрота. Слизь. Мокрота. Это разные названия слизистого, скользкого вещества, которое вытекает, когда вы кашляете, чихаете или шмыгаете носом.
Этот мусор — защитное оружие вашего тела от инфекционных микробов и аллергенов, которые раздражают ваши легкие или носовые пазухи. Цвет и текстура могут варьироваться в широких пределах: от прозрачных липких ниток до эластичных желтых мешков и толстых зеленых сгустков.
Коричневая мокрота встречается реже. Вот несколько причин, по которым вы можете его получить.
Это может быть признак застарелой крови, хронического — продолжающегося — воспаления или дегтя, который расслаивается после того, как вы бросили курить.
ХОБЛ
Хроническая обструктивная болезнь легких возникает, когда ваши легкие со временем настолько опухают, что воздух не может свободно течь. Причиной обычно является сигаретный дым. Вы можете кашлять, хрипеть и испытывать затруднения с дыханием. Если ваша слизь стала коричневой, желтой или зеленой, это может быть ранним признаком обострения. Он будет более липким и толстым, и его будет больше.
Вы можете кашлять, хрипеть и испытывать затруднения с дыханием. Если ваша слизь стала коричневой, желтой или зеленой, это может быть ранним признаком обострения. Он будет более липким и толстым, и его будет больше.
Лечение ХОБЛ включает лекарства, легочную реабилитацию, дополнительный кислород и хирургическое вмешательство, чтобы открыть заблокированные пути. В тяжелых случаях может потребоваться пересадка легких.
Острый бронхит
Это когда воспаляется слизистая оболочка бронхов, дыхательные пути в легких. Вирусные инфекции — наиболее частая причина острого бронхита. Но это также может быть вызвано бактериями, раздражителями, такими как курение, аллергия или некоторыми химическими веществами.
Если он у вас есть, вы сначала заметите кашель.Это может быть сухость или выделение мокроты. Слизь может быть от прозрачной до мутной, коричневой, желтой или зеленой. Ваша грудь может быть напряженной или болезненной. Другие признаки — жар, усталость, одышка, боль в горле и заложенный нос.
Бронхит обычно проходит сам по себе. Ваш врач может посоветовать способы разжижения слизи, чтобы облегчить кашель. Вы можете запустить испаритель, принять горячий душ или парить над паровой палаткой над горячей водой. Если ваши симптомы не проходят и ваш врач сильно подозревает бактериальную инфекцию, он может назначить антибиотик.
Бактериальная пневмония
Сухой кашель с выделением густой мокроты является одним из основных симптомов пневмонии. Слизь может быть желтого, зеленого, красного, коричневого или ржавого цвета. Иногда цвет может указывать на тип бактерий, вызвавших болезнь.
Пневмония начинается с набухания ткани одного или обоих легких. Крошечные, похожие на виноградные грозди, воздушные мешочки на концах дыхательных трубок могут набухать и заполняться жидкостью. Вам понадобятся антибиотики для лечения бактериальной пневмонии.
Хроническая болезнь легких
Этот термин включает широкий спектр заболеваний легких, которые не проходят или не ухудшаются с течением времени. Они могут быть наследственными, быть вызванными окружающими факторами или начаться с такой привычки, как курение.
Они могут быть наследственными, быть вызванными окружающими факторами или начаться с такой привычки, как курение.
Две формы хронического заболевания легких, муковисцидоз (МВ) и бронхоэктазия, могут привести к откашливанию липкой темно-коричневой мокроты.
Муковисцидоз. Люди с МВ рождаются с дефектным геном, который делает их слизь очень густой и липкой.Вместо смазки мокрота забивает легкие и удерживает микробы, которые приводят к хроническим инфекциям. Взрослые с МВ часто могут откашливать слизь с кровяным оттенком. Это может произойти, если повторные инфекции раздражают небольшой кровеносный сосуд.
Продолжение
CF — это пожизненное состояние. Лечение включает в себя методы очистки дыхательных путей и разрушения слизи, ингаляторы, антибиотики, ферментные добавки и целевые фитнес-программы, которые повышают энергию и помогают вашим легким работать лучше.
Бронхоэктазы. Это происходит, если дыхательные пути, соединяющие дыхательное горло с нижней частью легких, слишком широкие. Может накапливаться слизь, что повышает вероятность заражения легких. Бронхоэктатическая болезнь может быть результатом таких состояний, как детский коклюш, пневмония, тяжелая астма и ХОБЛ. Основной симптом — слизь самых разных оттенков от белого до коричневого.
Может накапливаться слизь, что повышает вероятность заражения легких. Бронхоэктатическая болезнь может быть результатом таких состояний, как детский коклюш, пневмония, тяжелая астма и ХОБЛ. Основной симптом — слизь самых разных оттенков от белого до коричневого.
Поскольку бронхоэктазы — хроническое заболевание, возможно, вам придется продолжать принимать ингаляторы и другие лекарства, чтобы уменьшить отек.Антибиотики и вакцины от гриппа могут помочь предотвратить инфекции.
Грибок аллергии
Aspergillus — гриб, который широко встречается в почве, растениях и гниющей растительности. Если у вас аллергия, и вы вдохнете ее, это может вызвать воспаление легких. Вы можете хрипеть и откашляться от слизи с коричневыми пятнами. У вас может подняться температура. Если у вас муковисцидоз или астма, у вас больше шансов заболеть этой аллергией. В таком случае врач назовет это аллергическим бронхолегочным аспергиллезом.
Ваш врач может назначить лекарства, которые помогают купировать воспаление, а также противогрибковые препараты.
Абсцесс легкого
Это болезненный карман гноя, покрытый воспаленной тканью. Это может произойти, если бактерии изо рта или горла, например, от болезней десен, попадут в легкие. Если вы не можете откашляться, инфекция может проникнуть внутрь и образовать полость.
Ваши симптомы начнутся медленно. Вы можете чувствовать усталость, ночную потливость или лихорадку и откашливать мокроту с неприятным запахом, коричневую или с пятнами крови. Чтобы вылечить, вам понадобится курс антибиотиков продолжительностью не менее нескольких недель.
Отказ от курения
В течение недели после последней выкуривания ваши легкие начинают очищаться сами. Дым замедляет действие крошечных ресничек, которые выводят слизь из легких. Как только они научатся правильно выполнять свою работу, вы можете начать откашливаться коричневой слизью из смолы, которую вы вдохнули. Это может продолжаться несколько недель. Вы можете помочь избавиться от него быстрее, выпив много жидкости и включив увлажнитель или испаритель, чтобы увлажнить и разжижить мокроту.
Если ваш кашель продолжается более месяца или вы видите кровь, обратитесь к врачу.
Таблица цветов мокроты: что ваша слизь говорит о вашем здоровье
По мере приближения ледяной погоды многие начинают кашлять и шлепать, борясь с зимними простудными заболеваниями и гриппом.
Хотя для большинства людей откашливание слизи является частью холодного времени года, цветная мокрота может быть признаком чего-то более зловещего.
Слизь от зеленого и желтого до красного и даже черного цвета может сигнализировать обо всем, от пневмонии, туберкулеза и, в тяжелых случаях, рака легких.
Ниже MailOnline разбирает разные цвета слизи и их значение для вашего здоровья.
Зеленая мокрота часто является признаком простуды или гриппа, в то время как прозрачная, как правило, означает, что человек здоров, но также может выделяться избыток мокроты, если он страдает сенной лихорадкой. Черная слизь может образовываться в результате грибковой инфекции, а коричневая — в результате пневмонии. Белый цвет может сигнализировать о бронхите, а красный — о том, что у человека туберкулез или даже застойная сердечная недостаточность.
Белый цвет может сигнализировать о бронхите, а красный — о том, что у человека туберкулез или даже застойная сердечная недостаточность.
Мокрота — это тип слизи, вырабатываемой в грудной клетке, которую мы производим каждый день, чтобы избавиться от раздражения в горле и сохранить влажность дыхательных путей.
Тем не менее, только когда большинство из них заболеет, они даже замечают, что кашляют.
Хотя зеленовато-желтый оттенок мокроты во время простуды обычно проходит в течение нескольких недель, он может быть признаком чего-то более серьезного, если сопровождается болью в груди или одышкой.
Зеленый или желтый
Желто-зеленая мокрота обычно является признаком того, что ваш организм борется с инфекцией, например с простудой.
Эта слизь, также известная как мокрота, обычно сначала желтая, а постепенно становится зеленой.
Однако более серьезные инфекции, такие как бронхит и синусит, также могут приводить к образованию мокроты аналогичного оттенка.
Заболевания легких, такие как хроническая обструктивная болезнь легких, которые вызывают затрудненное дыхание, также могут быть виноваты.
«Если у вас ХОБЛ, велика вероятность, что у вас есть бактериальные инфекции, потому что у людей с ХОБЛ гораздо больше шансов иметь бактерии, живущие в их легких, и это может означать, что вам нужны антибиотики», — сказала врач-терапевт Сара Джарвис. Солнце.
Больные пневмонией и кистозным фиброзом также часто выделяют слизь от желтого и зеленого до коричневого и красного цвета.
Коричневый
Коричневая мокрота, которая выглядит «ржавой», часто является признаком застарелой крови в слизи.
Это может произойти после выделения мокроты красного или розового цвета.
Коричневая мокрота не только является признаком бактериальной пневмонии, но также может быть следствием хронического бронхита, которым часто страдают курильщики, и кистозного фиброза.
Вдыхание опасных веществ, таких как асбест, также может вызвать неизлечимое заболевание легких, которое приводит к образованию коричневой мокроты.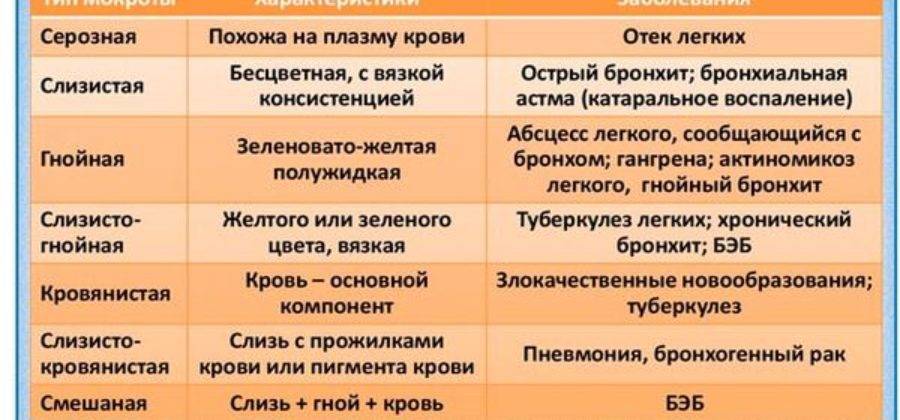
В тяжелых случаях коричневая слизь может даже быть признаком абсцесса легкого, который представляет собой болезненное скопление гноя, обычно вызванное бактериальной инфекцией.
Какой бы ни была причина, коричневая мокрота всегда должна побуждать к визиту к терапевту, особенно если она сопровождается продолжительным кашлем.
Белая
Белая мокрота может быть признаком вирусного бронхита и может переходить в желто-зеленую слизь.
Гастрорефлюкс также может вызывать откашливание густой белой мокроты.
Так же, как и ХОБЛ, при которой дыхательные пути сужаются, а в легких выделяется ненормальное количество слизи.
Еще одна причина — застойная сердечная недостаточность, которая возникает, когда сердце постепенно теряет способность перекачивать кровь по телу.
Это вызывает скопление жидкости в различных областях, которые могут кашлять в виде белой мокроты.
Черный
Черная мокрота часто является признаком вдыхания чего-то вроде пыли, что традиционно поражало шахтеров.
Однако он также может сигнализировать о чем-то более зловещем, например о редкой грибковой инфекции Exophiala dermatitidis, которая может возникать как осложнение кистозного фиброза.
Курение сигарет и крэка также связано с образованием черной слизи.
Clear
Прозрачная мокрота помогает поддерживать влажность дыхательной системы и обычно является признаком здоровья вашего тела.
Однако аллергия, такая как сенная лихорадка, может усилить ее, поэтому ее выработка становится заметной.
Вирусные инфекции, такие как бронхит и пневмония, также часто начинаются с чрезмерного выделения прозрачной слизи до того, как мокрота станет желтой или окрашенной в зеленый цвет.
Производство прозрачной слизи также естественным образом увеличивается в зимние месяцы, чтобы помочь согреть холодный воздух, чтобы он менее вреден для легких.
Красный или розовый
Красная или розовая мокрота, вероятно, вызвана кровью и может быть признаком запущенной инфекции легких, такой как пневмония или туберкулез.
Застойная сердечная недостаточность и тромбоэмболия легочной артерии — закупорка легочных артерий — также могут быть виноваты.
В тяжелых случаях мокрота с красным оттенком или даже кашель с кровью могут быть признаком рака легких.
Помимо вышеуказанного, вам также следует обратиться к своему терапевту, если вы кашляете более трех недель или испытываете боль в груди, необъяснимую потерю веса или затрудненное дыхание.
Цвета мокроты, анализы и условия
Мокрота или мокрота — это слизистое вещество, выделяемое клетками нижних дыхательных путей (бронхов и бронхиол) дыхательных путей. Он отличается от слюны, которая выделяется выше, во рту. Мокрота может быть любого цвета, включая прозрачную, белую, желтую, зеленую, розовую или красную, и кровь с оттенком крови при различных заболеваниях. Помимо мертвых клеток, инородных частиц, попадающих в легкие, а иногда и бактерий, мокроты содержит лейкоциты и другие иммунные клетки, защищающие дыхательные пути от инфекций. Есть ряд заболеваний, которые приводят к увеличению выделения мокроты. Тесты для анализа мокроты, такие как цитологический анализ мокроты и посев мокроты, могут быть полезны при диагностике заболевания.
Есть ряд заболеваний, которые приводят к увеличению выделения мокроты. Тесты для анализа мокроты, такие как цитологический анализ мокроты и посев мокроты, могут быть полезны при диагностике заболевания.
Что такое мокрота
Как отмечалось выше, мокрота содержит мертвые клетки и мусор из нижних дыхательных путей, но также играет роль в борьбе с инфекциями, улавливая бактерии и удерживая лейкоциты для борьбы с ними.
Мокрота против мокроты против слизи против слюны
Мокрота выделяется в дыхательные пути (бронхи и бронхиолы) дыхательных путей.Мокрота — это , а не , как слюна, вещество, выделяемое во рту, чтобы помочь пищеварению. Термины «мокрота» и «мокрота» взаимозаменяемы.
Термин «слизь» иногда может использоваться вместо мокроты, но мокрота относится к той слизи , в частности, , секретируемой в дыхательных путях, тогда как слизь также может вырабатываться в желудочно-кишечном тракте, урологическом тракте и половых путях.
Источник мокроты
Мокрота или мокрота откашливаются из нижних дыхательных путей в дыхательных путях — бронхов, бронхиол и трахеи — а не из желез рта и горла.Он производится клетками, называемыми бокаловидными клетками, которые выстилают дыхательные пути.
Содержание
Мокрота состоит из секретов клеток, выстилающих дыхательные пути, мертвых клеток, инородных веществ, попадающих в легкие, таких как смола от сигарет и загрязнителей воздуха, а также лейкоцитов и других иммунных клеток. При инфекциях бактерии также могут присутствовать в мокроте. Кровь также может присутствовать в мокроте при раке легких, травме дыхательных путей, повреждении дыхательных путей и отеке легких.
Функция
Толщина мокроты служит для улавливания инородного материала, так что реснички в дыхательных путях могут очистить его от легких, продвигая его вверх через рот, где его можно проглотить или откашляться. Мокрота также содержит иммунные клетки, которые могут убивать или поглощать бактерии, так что они не могут оставаться в легких и вызывать инфекции.
Табачный дым приводит к тому, что реснички в дыхательных путях становятся менее подвижными (парализуются). Когда это происходит, мокрота не перемещается ресничками вверх по направлению ко рту и может накапливаться в дыхательных путях.
Что означает цвет мокроты
Мокрота может быть разного цвета и разной консистенции, что может помочь в определении определенных состояний. Например:
- Чистая мокрота: Чистая мокрота обычно нормальная, хотя при некоторых заболеваниях легких она может быть увеличена.
- Белая или серая мокрота: Белая или сероватая мокрота также может быть нормальной, но может присутствовать в повышенном количестве при некоторых заболеваниях легких или предшествовать другим изменениям цвета, связанным с другими состояниями.
- Темно-желтая / зеленая мокрота: Тип лейкоцитов, известный как нейтрофилы, имеет зеленый цвет. Эти типы белых кровяных телец привлекаются к месту бактериальных инфекций, поэтому бактериальные инфекции нижних дыхательных путей, такие как пневмония, могут привести к образованию зеленой мокроты.
 желто-зеленая мокрота также характерна для муковисцидоза.
желто-зеленая мокрота также характерна для муковисцидоза. - Коричневая мокрота: Коричневая мокрота из-за присутствия дегтя иногда обнаруживается у курящих людей.Мокрота также может быть коричневой или черной из-за наличия застарелой крови. Коричневая мокрота также часто встречается при «заболевании черных легких». Эти заболевания, называемые пневмокониозами, возникают в результате вдыхания таких веществ, как уголь, в легкие.
- Розовая мокрота: Розовая, особенно пенистая розовая мокрота может быть результатом отека легких — состояния, при котором жидкость и небольшое количество крови просачиваются из капилляров в альвеолы легких. Отек легких часто бывает осложнением застойной сердечной недостаточности.Розовая или кровянистая мокрота во всем мире обычно вызывается туберкулезом.
- Кровянистая мокрота: Кровянистая мокрота, даже просто следы мокроты с оттенком крови, всегда следует оценивать . Кашель с кровью (кровохарканье) может быть серьезным заболеванием и является первым признаком рака легких у 7–35 процентов людей.
 Кровянистая мокрота также может возникать при тромбоэмболии легочной артерии, состоянии, при котором сгусток крови в ноге отрывается. и едет к легким. Даже от 1 до 2 чайных ложек откашливающейся крови считается неотложной медицинской помощью, а откашливание четверти стакана крови считается массивным кровохарканьем и имеет плохой прогноз.
Кровянистая мокрота также может возникать при тромбоэмболии легочной артерии, состоянии, при котором сгусток крови в ноге отрывается. и едет к легким. Даже от 1 до 2 чайных ложек откашливающейся крови считается неотложной медицинской помощью, а откашливание четверти стакана крови считается массивным кровохарканьем и имеет плохой прогноз.
Увеличение производства
Иллюстрация Синди Чанг, VerywellНекоторые состояния, которые приводят к увеличению выделения мокроты, включают:
- Хронический бронхит: хронический бронхит приводит к увеличению количества мокроты, и фактически критерии диагностики хронического бронхита включают ежедневный кашель с выделением мокроты.
- Бронхоэктазия: это часто форма хронической обструктивной болезни легких (ХОБЛ). вызванные хроническими респираторными инфекциями в детстве.
- Отек легких
- Избыточное производство мокроты также может быть вызвано курением и загрязнением воздуха
Тесты для оценки мокроты
Мокрота может быть проанализирована в лаборатории, чтобы определить ее содержание, чтобы оценить инфекции или найти рак. Тесты могут включать:
Тесты могут включать:
- Посев мокроты: Посев мокроты проводится путем помещения образца мокроты в среду для выращивания (чашку с агаром) и проверки наличия роста. Это может быть сделано для определения конкретного типа бактерий, вызывающих пневмонию.После определения бактериального штамма лаборатория может провести дальнейшие тесты, чтобы выяснить, какой антибиотик наиболее эффективен против этих бактерий (проверка чувствительности).
- Мокрота на туберкулез: тем не менее, образец мокроты может быть получен для выявления туберкулеза. Чтобы найти диагностический, часто требуется несколько образцов.
- Цитология мокроты: При цитологии мокроты образец мокроты исследуется под микроскопом. Это можно сделать для поиска признаков туберкулеза или признаков раковых клеток.Когда-то считалось, что цитология мокроты может помочь в диагностике рака легких, но это не эффективный инструмент, однако, если раковые клетки обнаружены, это может быть диагностикой рака легких.
 Затем необходимо будет провести дальнейшие тесты, чтобы определить местонахождение рака.
Затем необходимо будет провести дальнейшие тесты, чтобы определить местонахождение рака.
Получение образца мокроты (вместо слизи) может быть довольно сложной задачей, так как требует от человека откашливания мокроты из глубины легких.
Снижение производства
Есть несколько способов уменьшить образование мокроты, но наиболее важным шагом является диагностика и лечение основной причины.При загрязнении воздуха и курении основной причиной является попытка организма избавиться от посторонних предметов, а чрезмерное выделение мокроты — нормальная реакция. В этом случае удаление источника — лучший подход. Лекарства, которые могут помочь уменьшить мокроту, включают аэрозольные препараты и отхаркивающие средства. В некоторых ситуациях могут быть эффективны такие процедуры, как постуральный дренаж.
Слово от Verywell
Мокрота — это вещество, вырабатываемое дыхательными путями, которое содержит комбинацию клеток, инородных тел и белых кровяных телец. Цвет, консистенция и количество мокроты могут иметь важное значение при диагностике ряда различных заболеваний. Визуализация мокроты также может помочь в диагностике таких состояний, как туберкулез и даже рак легких. Хотя повышенное количество мокроты может очень раздражать, часто это попытка организма избавиться от материала (такого как смола и другие инородные тела), которые в противном случае могли бы застрять в дыхательных путях и повредить их.
Цвет, консистенция и количество мокроты могут иметь важное значение при диагностике ряда различных заболеваний. Визуализация мокроты также может помочь в диагностике таких состояний, как туберкулез и даже рак легких. Хотя повышенное количество мокроты может очень раздражать, часто это попытка организма избавиться от материала (такого как смола и другие инородные тела), которые в противном случае могли бы застрять в дыхательных путях и повредить их.
Желтый, красный, зеленый. Какого цвета твоя мокрота
Постоянно оцениваемое как одно из худших слов в английском языке, «флегма» вряд ли может стать хорошим началом разговора.Однако с медицинской точки зрения мокрота может быть важным барометром вашего здоровья. Серьезные изменения в мокроте могут быть веским поводом обратиться к врачу.
«Изменения цвета вашей мокроты могут означать множество разных вещей с точки зрения здоровья. Важно, что вы можете быстро и легко наблюдать эти изменения, и они могут помочь вам решить, нужно ли вам обращаться за медицинской помощью», — объяснила доктор Барбара Крил, Geisinger отоларинголог.
Что такое мокрота?
Организм использует слизь для улавливания микробов и загрязняющих веществ.Слизь выделяется во многих частях тела, таких как желудочно-кишечный тракт, горло, нос, носовые пазухи, рот и многое другое.
Мокрота — это слизь из легких и нижних дыхательных путей, которая защищает от микробов и посторонних загрязнений, таких как загрязнения.
«Чистая мокрота — это нормально. Она состоит из воды, соли и других клеток», — сказал доктор Крил. «Когда вы заболеете, мокрота может утолщаться, а также менять цвет, поскольку ваше тело борется с инфекцией».
Вот что могут вам сказать некоторые цвета вашей мокроты:
Белый
Белая мокрота обычно не повод для беспокойства.Это указывает на активность пазух и заложенность носа. При воспалении дыхательных путей мокрота в дыхательных путях может уплотняться и становиться белой.
Желтый
Желтая мокрота — признак того, что ваш организм борется с легкой инфекцией.
«Белые кровяные тельца отвечают за борьбу с инфекциями, и, попадая в слизь, они могут придать ей желтоватый оттенок», — сказал доктор Крил.
Зеленый
Зеленая мокрота указывает на то, что ваш организм борется с более серьезной инфекцией.Хотя зеленый цвет может настораживать, это естественный побочный продукт активности иммунной системы, необходимой для борьбы с инфекцией. Если другие симптомы ухудшаются, обратитесь к врачу.
Красный
Красная или розовая мокрота может быть более серьезным предупреждающим знаком. Красный или розовый цвет указывает на кровотечение из дыхательных путей или легких.
Сильный кашель может вызвать кровотечение из-за разрыва кровеносных сосудов в легких, что приводит к появлению красной мокроты.Однако более серьезные заболевания также могут вызвать появление красной или розовой мокроты.
«Если у вас красная или розовая мокрота, вам следует поговорить с врачом раньше», — сказал д-р Крил. «В качестве разового симптома это может не быть проблемой, но, если оно будет постоянным, может сигнализировать об условиях
«В качестве разового симптома это может не быть проблемой, но, если оно будет постоянным, может сигнализировать об условиях
как туберкулез или тромбоэмболия легочной артерии. Определите, испытываете ли вы другие симптомы, которые могут указывать на что-то серьезное, и всегда делайте ошибку в угоду безопасности ».
Коричневый
Коричневая мокрота также может быть предупреждающим знаком, поскольку сигнализирует о предшествующем кровотечении.С возрастом кровь становится коричневой. Если вы заметили коричневую мокроту, обратитесь к врачу.
Черный
Черная мокрота — повод для беспокойства — она, вероятно, сигнализирует о грибковой инфекции, особенно для людей с ослабленной иммунной системой. Вам следует немедленно обратиться к врачу.
«Имейте в виду, что изменение цвета мокроты — это только часть истории», — объяснил доктор Крил. «То, что у вас белая или желтая мокрота, еще не говорит о вашем здоровье. Цвет мокроты — это ориентир, который необходимо учитывать наряду с другими симптомами. Если у вас есть основания полагать, что ваше состояние ухудшается или у вас плохие симптомы, обратитесь к врачу ».
Цвет мокроты — это ориентир, который необходимо учитывать наряду с другими симптомами. Если у вас есть основания полагать, что ваше состояние ухудшается или у вас плохие симптомы, обратитесь к врачу ».
Отоларинголог Geisinger доктор Барбара Крил, доктор медицины, принимает пациентов в медицинском центре Geisinger Wyoming Valley в Уилкс-Барре. Чтобы записаться на прием к доктору Крилу или другому ЛОР-специалисту, позвоните по телефону 800-275-6401 или посетите Гейзингер.орг.
Что ваша мокрота пытается вам сказать? Вот значение каждого цвета
По мере того, как мы вступаем в разгар сезона простуды и гриппа, вы, возможно, захотите освежить свои навыки чтения мокроты.
Цвет слизи, которую вы откашливаете, может многое рассказать о вашем состоянии здоровья.
Это может быть красный, зеленый, белый, желтый, коричневый или, возможно, другой цвет, но единственный, который вы действительно хотите видеть в своей ткани, — чистый.
Хотя любая мокрота может ассоциироваться с болезнью, наличие небольшого количества — это нормально.Он производится для защиты дыхательных путей и фильтрации того, что попадает в легкие, например, путем улавливания пыли.
Знайте свою мокроту (Изображение: MailOnline)Тем не менее, хорошего может быть слишком много, поэтому стоит изучить ваши изгнания, если вы хотите немного узнать о том, что происходит с медицинской точки зрения.
Зеленая мокрота
Это нездоровый вид слизи, но не о чем особо беспокоиться.
Это просто означает, что ваше тело борется с инфекцией, скорее всего, с простудой или гриппом.
Если симптомы проходят в течение нескольких дней, то не о чем беспокоиться, но если они сохраняются дольше недели, это потенциально может быть чем-то более серьезным, например, пневмонией или бронхитом.
Хроническая обструктивная болезнь легких и муковисцидоз также могут выделять зеленую слизь и требуют более тщательного медицинского наблюдения.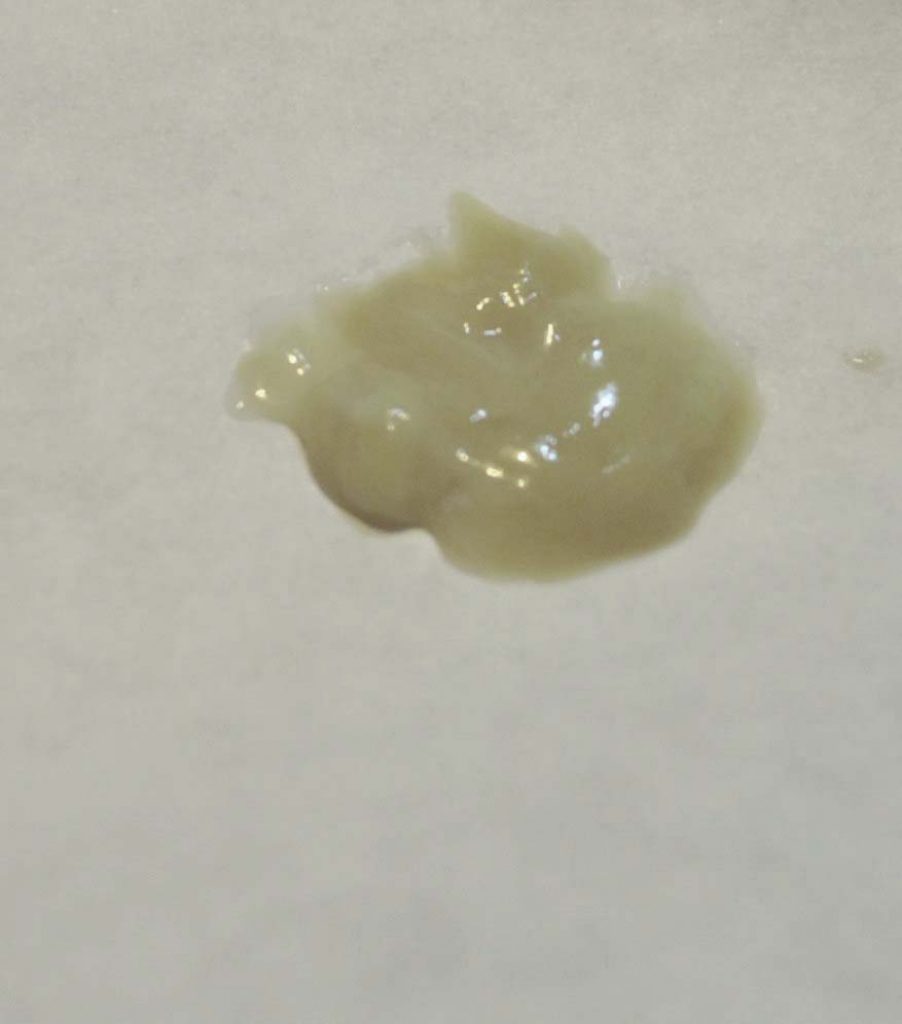
Коричневая мокрота
Коричневая мокрота — не лучший вариант для этого сезона. Это может указывать на что-то серьезное, возможно, даже на пневмонию.
В случае его появления всегда нужно быстро обращаться к врачу. Мокрота такого ржавого цвета может быть связана с откашливанием старой крови.
GP Доктор Сара Джарвис сообщила Sun, что это могло быть даже из-за «тромба в легком, так называемой тромбоэмболии легочной артерии, и, конечно, рака легких, хотя это нечасто».
Какого цвета это будет ?! (Фото: Rex)Черная мокрота
Если вы недавно не проводили много времени, дыша в лондонском метро (ладно, возможно, даже тогда), черная мокрота — это не то, что вам нужно.
Это могло произойти из-за большого количества курения и вдыхания таких веществ, как смола.
В редких случаях это может указывать на грибковую инфекцию, такую как Exophiala dermatitidis.
Люди с ослабленной иммунной системой муковисцидоза более склонны к развитию этого состояния.
Белая мокрота
Не следует путать с прозрачной мокротой. Вы не можете видеть сквозь него, и это более густая консистенция. Это может указывать на бронхит, инфекцию дыхательных путей, ведущих к легким.
Вырабатывается больше слизи для борьбы с инфекцией, и организм пытается избавиться от лишней с помощью кашля.
Следите за этим типом мокроты.
Красная мокрота
Вероятно, это вызвано кровью в дыхательных путях, возможно, туберкулезом или сердечной недостаточностью.
Лучше обратитесь к врачу как можно скорее — особенно если у вас также есть боль в груди и одышка.
Постоянный кашель
Если вы кашляете дольше трех недель, вам следует обратиться к врачу, независимо от цвета мокроты, чтобы проверить его.
Получите всю необходимую информацию последние новости, приятные истории, аналитика и многое другое
Откашливает коричневая слизь | Причины различного цвета мокроты
Что вызывает коричнево-черную слизь?
Кашель — признак раздражения дыхательных путей, включая горло, дыхательное горло или трахею, а также легкие. Кашель помогает организму избавиться от раздражителей. Слизь вырабатывается для очистки, защиты и увлажнения дыхательных путей. Хотя слизь может быть некрасивой, она борется с инфекциями и устраняет раздражители.В большинстве случаев коричневая или черная слизь вызывается раздражением от химикатов или загрязнений либо небольшим количеством крови, исходящей из раздраженных дыхательных путей.
Кашель помогает организму избавиться от раздражителей. Слизь вырабатывается для очистки, защиты и увлажнения дыхательных путей. Хотя слизь может быть некрасивой, она борется с инфекциями и устраняет раздражители.В большинстве случаев коричневая или черная слизь вызывается раздражением от химикатов или загрязнений либо небольшим количеством крови, исходящей из раздраженных дыхательных путей.
Раздражающие причины
Ниже перечислены общие раздражители, которые могут вызывать отхаркивание коричневой или черной слизи.
- Курение: Сигаретный или сигарный дым вызывает сильное раздражение дыхательных путей. Он не только увеличивает риск развития рака ротовой полости, горла и легких, но также откладывает смолы и другие раздражители в легких.Курение может придать слизи коричневый или черный цвет.
- Загрязнение: Когда вы путешествуете или живете в городах с высоким уровнем загрязнения, смог может оседать в носу, рту и дыхательных путях.
 При кашле часто появляется коричневый или черный цвет.
При кашле часто появляется коричневый или черный цвет. - Добыча угля: Это состояние, классически называемое «черным легким», встречается у шахтеров, которые вдыхают пыль во время своей работы, если они не носят соответствующего защитного снаряжения.
- Огонь: Вдыхание дыма в непосредственной близости от огня может вызвать ожог дыхательных путей, а также образование коричневой или черной сажи.
Инфекционные причины
Инфекции могут привести к откашливанию коричневой или черной слизи, например следующих.
- Туберкулез: Эта серьезная легочная инфекция очень заразна и может привести к летальному исходу при неправильном лечении. Это вызвано бактериями, которые бездействуют в вашем теле в течение многих лет, пока не пробудятся, когда ваша иммунная система станет ослабленной.
- Грибок: Грибковая инфекция легких и дыхательных путей — это необычно, хотя некоторые из них являются эндемическими или регулярно встречаются в определенных областях, таких как пустынные районы Аризоны и Калифорнии.
 Эта инфекция может вызывать сильное раздражение, приводя к воспалению и даже кровотечению, которое может проявляться коричневым оттенком слизи.
Эта инфекция может вызывать сильное раздражение, приводя к воспалению и даже кровотечению, которое может проявляться коричневым оттенком слизи. - Пневмония: Легочные инфекции, такие как пневмония, могут вызывать небольшое кровотечение в легких и дыхательных путях.
Другие причины
К другим причинам, которые могут способствовать возникновению этого симптома, относятся следующие.
- Аутоиммунные: Определенные условия заставляют ваше тело атаковать собственную дыхательную систему, что приводит к воспалению и кровотечению.
- Разжижители крови: Лекарства, прописанные вашим врачом, могут увеличить риск кровотечения, если у вас легочная инфекция или вы кашляете по какой-либо другой причине.
- Проблема с сердечным клапаном: Сердце и легкие тесно связаны. Если кровь не может должным образом проходить через сердце, она может удерживать жидкость или отек в легких.
 Эта жидкость может представлять собой окровавленную коричневатую слизь при кашле.
Эта жидкость может представлять собой окровавленную коричневатую слизь при кашле.
9 кашель с коричнево-черной слизью
Этот список не является медицинской консультацией и может неточно отражать то, что у вас есть.
Бронхит
Острый бронхит — это воспалительная реакция на инфекцию дыхательных путей. Большинство случаев острого бронхита вызвано вирусной инфекцией, хотя некоторые случаи могут быть вызваны бактериальной инфекцией.
Симптомы включают острый кашель с выделением мокроты или без него, субфебрильную лихорадку, одышку.
Кашель, вызванный курением
Дыхательные пути выстланы крошечными клетками, называемыми ресничками, функция которых заключается в улавливании токсинов. вдыхаемого воздуха и подтолкнуть их ко рту.При вдыхании дыма реснички на короткое время парализуются, поэтому токсины попадают в легкие и вызывают воспаление. В течение ночи реснички восстанавливаются и начинают выталкивать всю скопившуюся слизь и токсины, вызывая усиление кашля по утрам.
Редкость: Обычная
Основные симптомы: кашель
Симптомы, которые всегда возникают при кашле, вызванном курением: кашель
Симптомы, которые никогда не возникают при кашле, вызванном курением: лихорадка
Срочность: Самолечение
Бактериальная пневмония
Бактериальная пневмония — это инфекция легких, вызываемая одной из нескольких различных бактерий, часто Streptococcus pneumoniae.Пневмонией часто заражаются в больницах или домах престарелых.
Симптомы включают усталость, жар, озноб, болезненное и затрудненное дыхание и кашель с выделением слизи. У пожилых пациентов может быть низкая температура тела и спутанность сознания.
Пневмония может потребовать неотложной медицинской помощи для очень маленьких детей или детей старше 65 лет, а также для всех с ослабленной иммунной системой или хроническим заболеванием сердца или легких.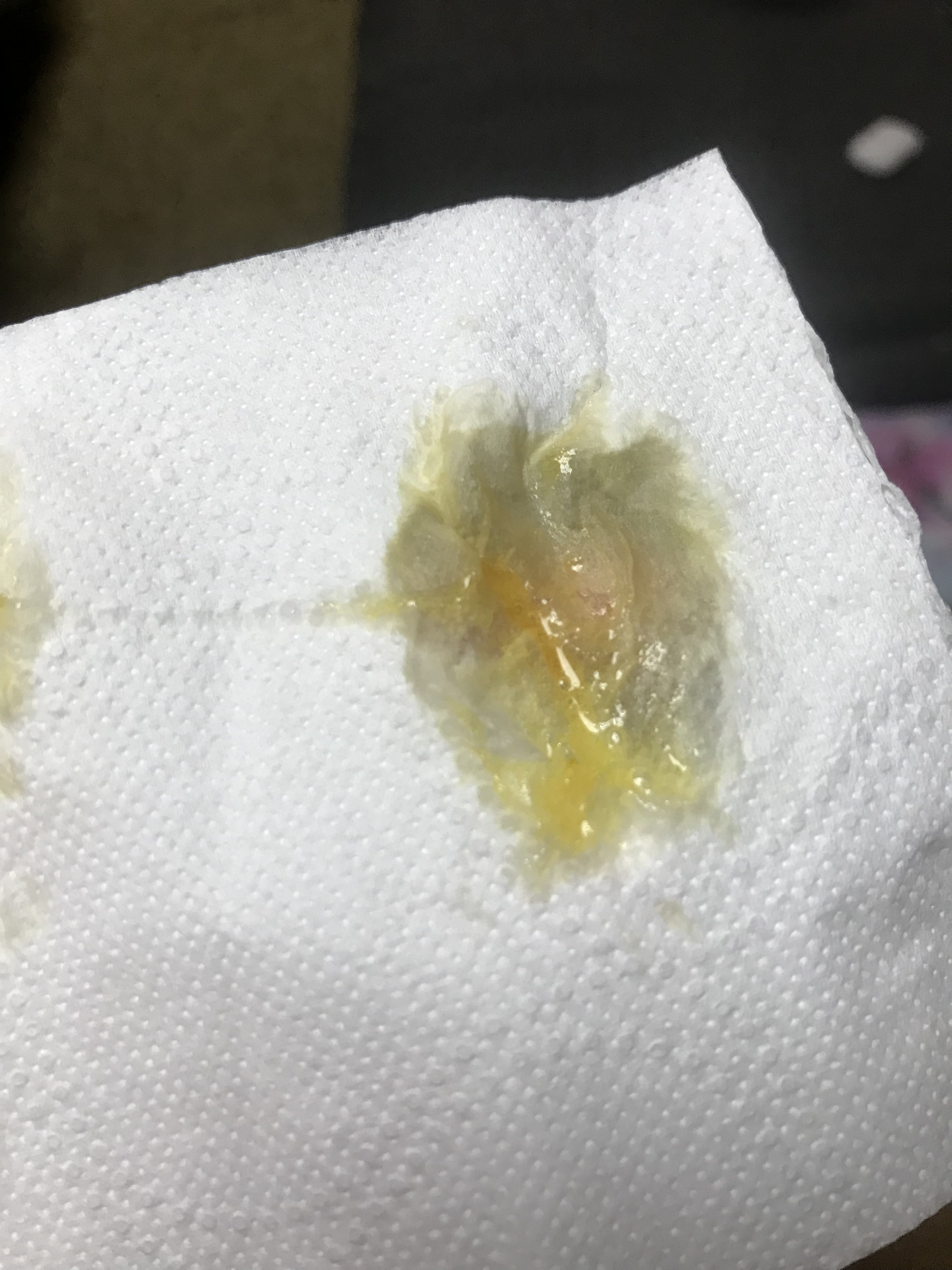 Отделение неотложной помощи необходимо только в тяжелых случаях или для людей с иммунодефицитом.
Отделение неотложной помощи необходимо только в тяжелых случаях или для людей с иммунодефицитом.
Диагноз ставится на основе анализа крови и рентгенографии грудной клетки.
При бактериальной пневмонии лечение антибиотиками. Обязательно закончите прием всех лекарств, даже если почувствуете себя лучше. В случаях повышенного риска может потребоваться госпитализация.
Некоторые виды бактериальной пневмонии можно предотвратить с помощью вакцинации. Прививки от гриппа также помогают, предотвращая распространение другой болезни. Поддерживайте здоровье иммунной системы с помощью правильного питания и сна, отказа от курения и частого мытья рук.
Редкость: Часто
Основные симптомы: усталость, кашель, головная боль, потеря аппетита, одышка
Симптомы, которые всегда возникают при бактериальной пневмонии: кашель
Срочность: Личный визит
Вирусная пневмония
Вирусная пневмония, также называемая «вирусной ходячей пневмонией», представляет собой инфекцию легочной ткани гриппом («грипп») или другими вирусами.
Эти вирусы распространяются по воздуху, когда инфицированный человек кашляет или чихает.
Наиболее восприимчивы люди с ослабленной иммунной системой, например, маленькие дети, пожилые люди и все, кто получает химиотерапию или лекарства для трансплантации органов.
Сначала симптомы могут быть легкими. Чаще всего это кашель со слизью или кровью; высокая температура с дрожащим ознобом; одышка; Головная боль; усталость; и резкая боль в груди при глубоком дыхании или кашле.
Срочно нужна медицинская помощь. Если не лечить, вирусная пневмония может привести к дыхательной и органной недостаточности.
Диагноз ставится на основании рентгенологического исследования грудной клетки. Для дальнейшего исследования может быть сделан анализ крови или мазок из носа.
Антибиотики не действуют против вирусов и не помогают при вирусной пневмонии. Лечение включает противовирусные препараты, кортикостероиды, кислород, средства, уменьшающие боль / жар, такие как ибупрофен, и жидкости. Для предотвращения обезвоживания может потребоваться внутривенное введение жидкости.
Для предотвращения обезвоживания может потребоваться внутривенное введение жидкости.
Профилактика состоит из прививок от гриппа, а также частого и тщательного мытья рук.
Редкость: Нечасто
Основные симптомы: усталость, головная боль, кашель, одышка, потеря аппетита
Срочность: Врач первичной медицинской помощи
Острый вирусный синусит
Острый вирусный синусит, также называемый вирусным синуситом риносинусит или «инфекция носовых пазух» возникает, когда вирусы распространяются и размножаются в полостях носовых пазух лица.
Чаще всего это заболевание вызывается теми же вирусами, которые вызывают простуду, и передается таким же образом через кашель или чихание инфицированного человека.
Поскольку у детей пазухи маленькие и недоразвитые, это заболевание гораздо чаще встречается у взрослых.
Симптомы включают четкие выделения из носа (не зеленоватые или желтоватые), лихорадку и боль при сдавливании пазух лица.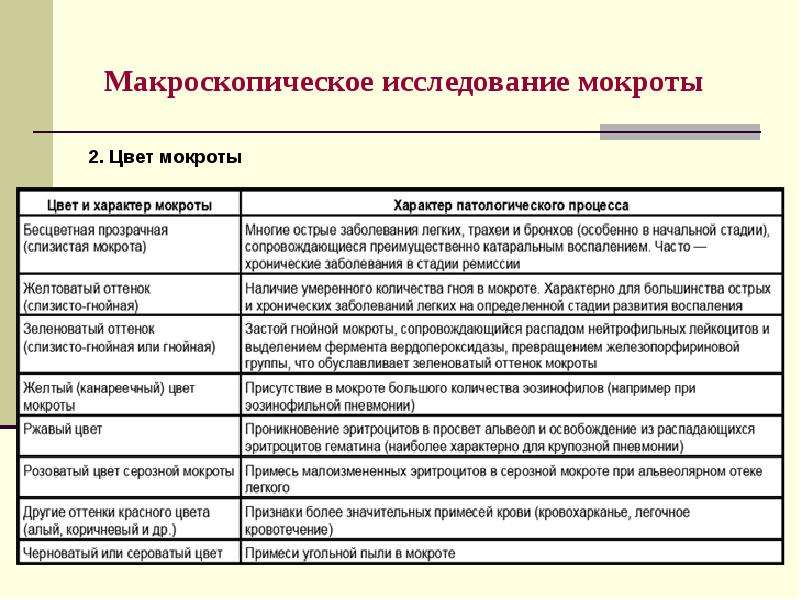
Если есть сыпь, сильная усталость или неврологические симптомы (судороги, потеря чувствительности, слабость или частичный паралич), обратитесь к врачу, чтобы исключить более серьезные заболевания.
Диагноз обычно можно установить только на основании анамнеза и обследования.
Антибиотики действуют только против бактерий и не могут помочь против вирусных заболеваний. Таким образом, лечение состоит из отдыха, жидкости и средств, снижающих температуру / боль, таких как ибупрофен. (Не давайте аспирин детям.) Симптомы вирусного синусита длятся от семи до десяти дней. Как и в случае с простудой, лучшая профилактика — частое и тщательное мытье рук.
Редкость: Часто
Основные симптомы: головная боль, кашель, симптомы синусита, боль в горле, заложенность носа
Симптомы, которые всегда возникают при остром вирусном синусите: Симптомы синусита
Симптомы, которые никогда не возникают при остром вирусном синусит: тяжело больной
Срочность: Самолечение
Простуда
Простуда — это вирусная инфекция верхних дыхательных путей, включая нос, рот, носовые пазухи, горло и гортань. Существует более 200 вирусов, которые могут вызывать инфекции верхних дыхательных путей, и обычно точный вирус, вызывающий простуду, никогда не известен.
Существует более 200 вирусов, которые могут вызывать инфекции верхних дыхательных путей, и обычно точный вирус, вызывающий простуду, никогда не известен.
Простуда, конечно, очень распространенное явление.
Бронхоэктазия
Бронхоэктазия — это разрушение и расширение крупных дыхательных путей. Слизь накапливается в этих дыхательных путях и может заразиться, вызывая пневмонию.
Редкость: Редко
Основные симптомы: кашель, одышка, хрипы, насморк, слизистые выделения в задней части горла
Срочность: Врач первичной медико-санитарной помощи
Абсцесс легкого
Легкое абсцесс — это большое скопление гноя в ткани легких, которое возникает в результате бактериальной инфекции.Бактерии, которые обычно не должны находиться в легких, вызывают воспаление, которое приводит к разрушению легочной ткани и образованию гноя.
Симптомы различаются в зависимости от абс.
Исследование мокроты — обзор
Фиброоптическая бронхоскопия
Хотя исследование мокроты всегда должно быть включено в первоначальную оценку пациентов с пневмонией, оно может быть недостаточным для предположительного диагноза. особенно у хозяина с ослабленным иммунитетом или у пациента на ИВЛ, у которого имеется более широкий спектр потенциальных патогенов.Волоконно-оптическая бронхоскопия позволяет собирать культуры нижних дыхательных путей с помощью защищенных щеточных катетеров и выполнения бронхоальвеолярного лаважа (БАЛ) или трансбронхиальной биопсии или их обоих. 105 BAL, при котором сегмент легкого промывается стерильной жидкостью, отбирает образцы приблизительно 100 миллионов альвеол и, следовательно, исследует сегмент легкого большего размера, чем защищенная кисточка для образцов или трансбронхиальная биопсия.
особенно у хозяина с ослабленным иммунитетом или у пациента на ИВЛ, у которого имеется более широкий спектр потенциальных патогенов.Волоконно-оптическая бронхоскопия позволяет собирать культуры нижних дыхательных путей с помощью защищенных щеточных катетеров и выполнения бронхоальвеолярного лаважа (БАЛ) или трансбронхиальной биопсии или их обоих. 105 BAL, при котором сегмент легкого промывается стерильной жидкостью, отбирает образцы приблизительно 100 миллионов альвеол и, следовательно, исследует сегмент легкого большего размера, чем защищенная кисточка для образцов или трансбронхиальная биопсия.
Использование защищенного щеточного катетера и количественное культивирование материала, полученного в результате процедуры, минимизировали проблему контаминации ротоглотки и помогли дифференцировать колонизацию от истинной инфекции.Приблизительно от 10 6 до 10 8 организмов на миллилитр присутствует в легочной ткани, пораженной пневмонией. С учетом разбавления образцов количество бактерий от более 10 3 до 10 4 использовалось в качестве контрольной точки для определения клинической значимости изолята. При проспективном исследовании на ранних этапах ВП бронхоскопия выявила диагноз примерно у 50% пациентов. 106
При проспективном исследовании на ранних этапах ВП бронхоскопия выявила диагноз примерно у 50% пациентов. 106
Было показано, что бронхоскопия с защищенной щеткой для образцов имеет чувствительность от 82% до 100% и всего лишь 36%, со специфичностью от 60% до 77% и с 50% для диагностики бактериальной пневмонии. 107-109 Различия в критериях исключения и включения, разные определения пневмонии, а также принятие или отклонение пациентов с недавней сменой антибиотиков могут объяснить разные результаты. 110 Использование антибиотиков значительно снижает диагностическую ценность процедуры. Большинство видов бактерий, первоначально обнаруженных с помощью щетки для образцов с защитой, невозможно обнаружить после 72 часов антибиотикотерапии, а большинство обнаруженных организмов устойчивы к применяемым антибиотикам.Они могут не иметь никакого отношения к инфекции. Однако у пациента с продолжающейся пневмонией, несмотря на терапию антибиотиками, бронхоскопия с защищенной щеткой для образцов должна выявить резистентные организмы, которые могут играть роль в инфекции. 107 BAL также использовался для диагностики атипичных пневмоний, в том числе вызванных видами Legionella, и M. pneumoniae.
107 BAL также использовался для диагностики атипичных пневмоний, в том числе вызванных видами Legionella, и M. pneumoniae.
Ложноотрицательные результаты наблюдаются у 30–40% пациентов, что может отражать тот факт, что количество бактерий может отличаться в 50 раз в областях инфицированного легкого по сравнению с неинфицированными соседними областями, что делает место отбора проб важным рассмотрение.Другие возможные объяснения включают предшествующее использование антибиотиков, проблемы с техникой и, в некоторых случаях, раннюю стадию пневмонии, при которой количество бактерий еще недостаточно велико, чтобы достичь критической точки процедуры.
Бронхоскопия с БАЛ особенно ценится для пациентов с ослабленным иммунитетом, включая пациентов со СПИДом. У пациентов со СПИДом диагностическая эффективность Pneumocystis пневмонии составляет от 89% до 98%. 111 Отличные результаты были также отмечены при обнаружении цитомегаловируса у пациентов со СПИДом, а также у реципиентов костного мозга и трансплантатов твердых органов, хотя обнаружение этого агента само по себе не доказывает, что он является причиной пневмонии. 112 Высокая степень иммуносупрессии в этих группах пациентов позволяет процветать высоким уровням патогенов, что облегчает их обнаружение.
112 Высокая степень иммуносупрессии в этих группах пациентов позволяет процветать высоким уровням патогенов, что облегчает их обнаружение.
БАЛ также оказался полезным для диагностики легочных M. tuberculosis и грибковых инфекций. Культура материала БАЛ имеет чувствительность приблизительно 85% к M. tuberculosis, даже в условиях отрицательного посева образцов откашливаемой мокроты и желудочного аспирата. 113 При использовании строгих диагностических определений чувствительность и специфичность ПЦР и анализов галактоманнана на БАЛ для инвазивного легочного аспергиллеза составляют 77% и 93%. 114 Бронхоскопия с окрашиванием калькофлуором и посевом грибков также может быть полезна при диагностике легочного гистоплазмоза, криптококкоза и кокцидиоидомикоза. 105,115,116
И бронхоскопия, и БАЛ широко используются у пациентов с вентилятор-ассоциированной пневмонией (ВАП). 117 «Бактериологическая стратегия», рекомендованная в руководстве IDSA / ATS по ВАП, рекомендовала бронхоскопию, БАЛ или эндобронхиальную аспирацию для установления наличия или отсутствия легочной инфекции, а также для определения специфической этиологии. 77 Проспективное многоцентровое исследование показало, что использование бронхоскопии с БАЛ и количественным посевом не улучшило клинических исходов по сравнению с неколичественным посевом эндотрахеального секрета. 118
77 Проспективное многоцентровое исследование показало, что использование бронхоскопии с БАЛ и количественным посевом не улучшило клинических исходов по сравнению с неколичественным посевом эндотрахеального секрета. 118
Бронхоскопия сопряжена с риском. Это может вызвать дыхательную недостаточность и необходимость искусственной вентиляции легких у пациентов с гипоксемией. Существует риск кровотечения как при использовании защищенных щеточных катетеров, так и при трансбронхиальной биопсии, а также при меньшем риске пневмоторакса.У пациентов с грамотрицательной пневмонией после процедуры может следовать сепсисоподобная картина с повышенной температурой и пониженным средним артериальным давлением. Его обычно не следует рассматривать у пациентов с ВП, за исключением случаев, когда инфекция является тяжелой или неизлечимой или не наблюдается явной неудачи антибактериальной терапии, что свидетельствует о скрытом процессе, например о незначительном препятствующем поражении или инородном теле, не обнаруженном на диагностической визуализации.


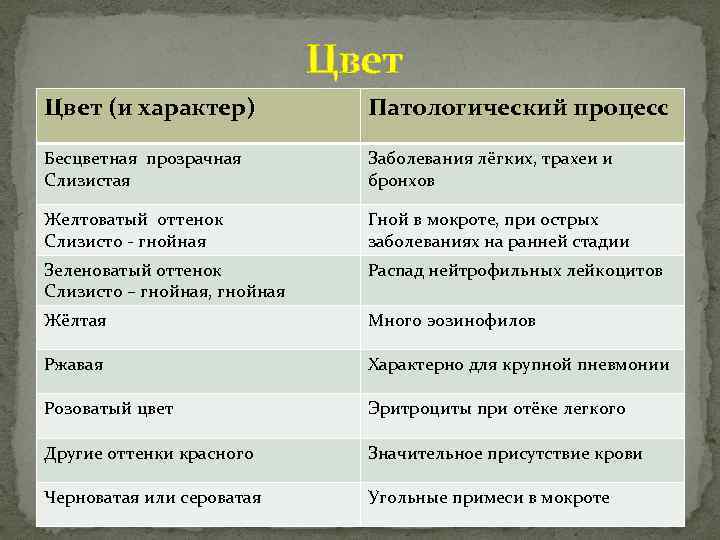 Заболевший жалуется на появление мокроты с гноем по утрам, упадок сил, субфебрильную температуру тела, одышку, посинение кожных покровов.
Заболевший жалуется на появление мокроты с гноем по утрам, упадок сил, субфебрильную температуру тела, одышку, посинение кожных покровов. Что же рекомендуется знать «рядовому пациенту» о столь непростом состоянии?
Что же рекомендуется знать «рядовому пациенту» о столь непростом состоянии? Результатом становится окисление крови и приобретение ею коричневатого или даже ржавого цвета.
Результатом становится окисление крови и приобретение ею коричневатого или даже ржавого цвета.
 Запускают механизм очищения легких и дыхательных путей.
Запускают механизм очищения легких и дыхательных путей.


 Параллельно нужно сократить употребление блюд, богатых углеводами и жирами.
Параллельно нужно сократить употребление блюд, богатых углеводами и жирами. Растения тщательно измельчаются, помещаются в ёмкость, заливаются небольшим количеством воды и ставятся на водяную баню. Приготовление отвара занимает примерно один час. Потом нужно дождаться, пока отвар остынет. Употреблять раствор следует по 2 раза в сутки.
Растения тщательно измельчаются, помещаются в ёмкость, заливаются небольшим количеством воды и ставятся на водяную баню. Приготовление отвара занимает примерно один час. Потом нужно дождаться, пока отвар остынет. Употреблять раствор следует по 2 раза в сутки. л. мёда. Получившуюся смесь тщательно перемешивают, предварительно поставив на медленный огонь. Отвар доводится до кипения и проваривается до тех пор, пока консистенция не станет достаточно густой. Постепенно загустившееся вещество набирают ложкой и опускают в холодную воду, чтобы они затвердели.
л. мёда. Получившуюся смесь тщательно перемешивают, предварительно поставив на медленный огонь. Отвар доводится до кипения и проваривается до тех пор, пока консистенция не станет достаточно густой. Постепенно загустившееся вещество набирают ложкой и опускают в холодную воду, чтобы они затвердели.


 Симптомы зависят от типа пневмонии. Кашель, лихорадка, озноб и одышка являются общими симптомами при всех видах пневмонии.
Симптомы зависят от типа пневмонии. Кашель, лихорадка, озноб и одышка являются общими симптомами при всех видах пневмонии.


 желто-зеленая мокрота также характерна для муковисцидоза.
желто-зеленая мокрота также характерна для муковисцидоза.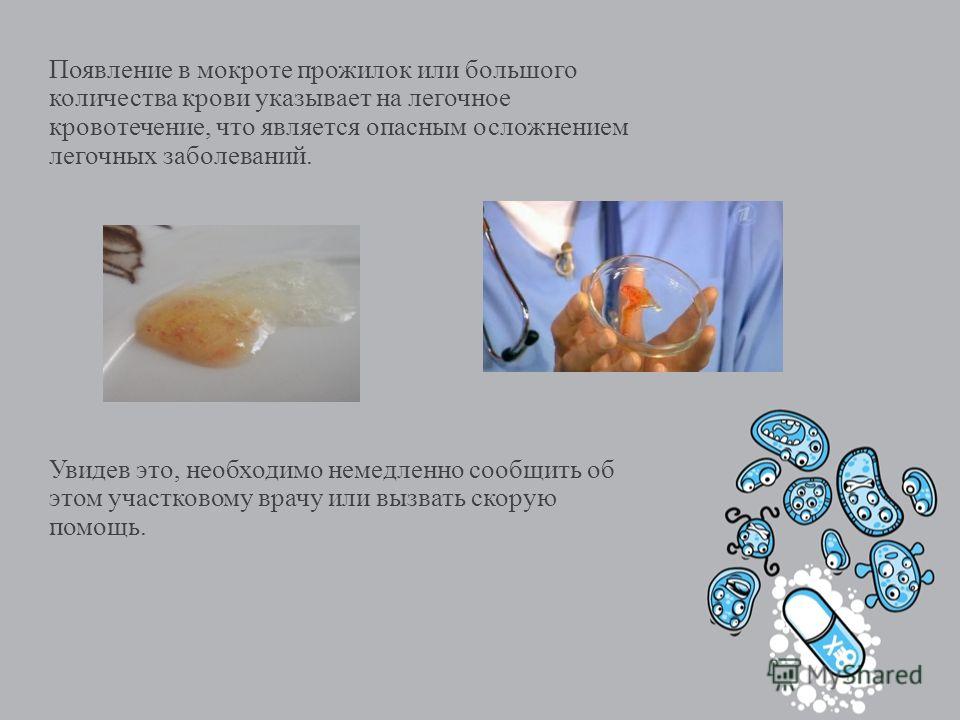 Кровянистая мокрота также может возникать при тромбоэмболии легочной артерии, состоянии, при котором сгусток крови в ноге отрывается. и едет к легким. Даже от 1 до 2 чайных ложек откашливающейся крови считается неотложной медицинской помощью, а откашливание четверти стакана крови считается массивным кровохарканьем и имеет плохой прогноз.
Кровянистая мокрота также может возникать при тромбоэмболии легочной артерии, состоянии, при котором сгусток крови в ноге отрывается. и едет к легким. Даже от 1 до 2 чайных ложек откашливающейся крови считается неотложной медицинской помощью, а откашливание четверти стакана крови считается массивным кровохарканьем и имеет плохой прогноз. Затем необходимо будет провести дальнейшие тесты, чтобы определить местонахождение рака.
Затем необходимо будет провести дальнейшие тесты, чтобы определить местонахождение рака. При кашле часто появляется коричневый или черный цвет.
При кашле часто появляется коричневый или черный цвет.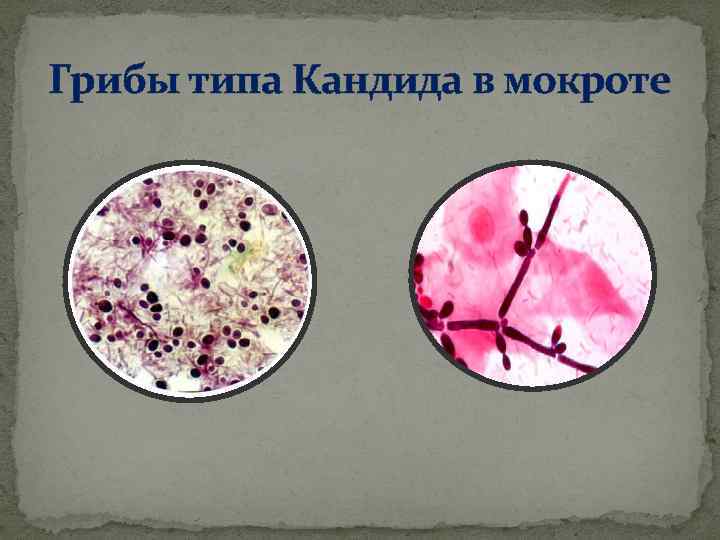 Эта инфекция может вызывать сильное раздражение, приводя к воспалению и даже кровотечению, которое может проявляться коричневым оттенком слизи.
Эта инфекция может вызывать сильное раздражение, приводя к воспалению и даже кровотечению, которое может проявляться коричневым оттенком слизи. Эта жидкость может представлять собой окровавленную коричневатую слизь при кашле.
Эта жидкость может представлять собой окровавленную коричневатую слизь при кашле.