Боль внизу живота — причины, симптомы и диагностика, показания для обращения к врачу
Акция! Скидка 20% на первичный прием врача для новых пациентов клиники по промокоду «ПЕРВЫЙ20».
Болит живот – довольно часто встречающаяся жалоба у людей в самом разном возрасте. С ней приходят к терапевтам и гинекологам, урологам и гастроэнтерологам, а чаще лечат самостоятельно и пытаются оправдать ее появление нормальными физиологическими процессами.
С участием врачей разных специальностей мы составили подробный перечень возможных причин боли внизу живота. Где именно, как, после чего болит, какие дополнительные симптомы есть – проанализировав все это, вы сможете предположить, почему беспокоит живот и насколько это опасно. Такая информация не будет лишней, чтобы понимать, когда можно обойтись просто таблеткой, а когда нужно вызвать неотложную помощь. Но напоминаем, что поставить точный диагноз и назначить лечение – задача для врача.
Что может болеть внизу живота
В нижней части живота находится довольно большое количество органов:
- Мочевыделительной системы.
- Репродуктивной системы.
- Желудочно-кишечного тракта.
Также здесь большое количество нервных сплетений, пояснично-крестцовый отдел позвоночника. Все это может стать причиной боли и дискомфортных ощущений.
Внизу живота могут быть разные боли:
- Тянущие, тупые, ноющие, напоминающие чувство тяжести.
- Острые, колико-, схваткообразные.
- Повторяющиеся через определенный промежуток времени или постоянные.
- Легкие или интенсивные.
- Кратковременные (на час-два) или длительные (которые не проходят по несколько дней или даже больше).

Но даже к слабой и хронической боли не стоит привыкать и считать, что так должно быть. Каждая боль вызвана сбоями в работе какого-то из органов, и это – признак заболевания. В норме так быть не должно.
Причины боли внизу живота
Основные причины боли внизу живота:
- Спазмы кишечника, избыточный метеоризм из-за неправильного питания, когда толстый кишечник переполнен.
- Геморрой – варикозное расширение вен прямой кишки. В большинстве случаев он хорошо заметен внешне, а варикозный узел причиняет боль во время дефекации, ходьбы. Среди других симптомов – зуд в области анального отверстия и кровь при дефекации.
- Аппендицит – воспаление отростка слепой кишки. При этом болит в нижней правой области живота (хотя боль фантомная боль может быть и в левой части), паховой области, напряжение мышц, повышение температуры, запор или диарея. Состояние опасно перитонитом – воспалением оболочки брюшной полости и общей интоксикацией организма.

- Цистит – инфекционное воспаление слизистой мочевого пузыря. Он чаще встречается у женщин из-за анатомических особенностей. Вызывает резкую боль, которая отдает в поясницу, усиливается при мочеиспускании. Постоянно хочется в туалет, в моче могут быть гной, кровь, измениться запах. Характер боли при цистите – разный от тянущей до резкой и жгучей. Мужской цистит протекает сложнее, а один из его симптомов – нарушение нормального мочеиспускания.
- Рак прямой кишки и других органов чаще появляются на поздних стадиях, когда нарушена функциональность органа.
- Заболевания кишечника – дисбактериоз, СИБР, синдром раздраженного кишечника, болезнь Крона, неспецифический язвенный колит и другие патологии. Обычно им сопутствуют такие симптомы, как запоры или диарея, метеоризм.
- Паховая или пупочная грыжи – выпячивание внутренних органов через анатомические отверстия в брюшине. Чаще сопровождаются тупой болью, которая усиливается при движениях.
 Могут быть заметны внешним выпячиванием на брюшной стенке или в области паха.
Могут быть заметны внешним выпячиванием на брюшной стенке или в области паха. - Межпозвоночные грыжи, протрузии – выпячивание или разрыв фиброзного кольца межпозвоночного диска. При них происходит раздражение нервов, появляется боль, которая может отдавать в ногу, пах, ягодицы. Не редкость – чувство онемения в конечностях, мышечная слабость.
- Мочекаменная болезнь – образование твердых отложений в органах мочевыделительной системы. Сильные боли внизу живота – колики возникают в момент продвижения конкрементов разных размеров по мочевыделительным путям. В моче может появиться кровь, а в ряде случаев потребуется неотложная помощь и даже оперативное вмешательство, чтобы извлечь камни.
Эти причины могут вызывать боли у людей любого пола и возраста, но есть и другие, которые могут быть у женщин и мужчин.
Причины боли внизу живота у женщин
Значительное место в малом тазу занимают органы репродуктивной системы. Поэтому возможные причины болей у женщин – гинекологические патологии. Кроме того, у женщин боли внизу живота, когда тянет низ, отдает в поясницу, могут быть физиологическими проявлениями нормы:
Поэтому возможные причины болей у женщин – гинекологические патологии. Кроме того, у женщин боли внизу живота, когда тянет низ, отдает в поясницу, могут быть физиологическими проявлениями нормы:
- Вначале менструации. Большинство женщин испытывает в эти дни тянущие боли внизу живота. Повода для беспокойства нет, если боль умеренная, и она повторяется во время каждой менструации. Но если спазмы слишком сильные, появились недавно – необходимо обследоваться.
- Овуляторный синдром – боль, возникающая при овуляции (в среднем за 14 дней до начала менструации). Может возникать с разных сторон (там, где произошла овуляция), сопровождаться спазмами, дискомфортом в животе, повышенным газообразованием в кишечнике, увеличением выделений. Все проходит само за день и повторяется регулярно.
- При беременности, когда причиной дискомфорта становится растущая матка, или давление, которая она оказывает на соседние органы.
Возможные причины боли внизу живота у женщин:
- Острые или хронические воспаления матки (ее шейки, внутреннего слоя), и ее придатков (фаллопиевых труб и яичников).
 Среди дополнительных симптомов могут быть повышение температуры, болезненность при половом акте, обильные (или нехарактерные) выделения из влагалища, боль в пояснице.
Среди дополнительных симптомов могут быть повышение температуры, болезненность при половом акте, обильные (или нехарактерные) выделения из влагалища, боль в пояснице. - Киста яичника – доброкачественные единичные или множественные новообразования в яичниках. Дают о себе знать болью внизу живота слева, справа или с обеих сторон в зависимости от места образования. Киста может стать причиной и острой боли при перекруте ее ножки (отростка, на котором крепится образование) или при разрыве. В последнем случае возникает внутреннее кровотечение, и кроме боли появляется тошнота, нарастающая слабость.
- Эндометриоз – часто встречающаяся у женщин детородного возраста патология, когда происходит разрастание клеток эпителия из полости матки на другие органы.
- Миома матки (фиброма) – доброкачественная опухоль, которая образовалась и растет в полости матки и может достигать значительных размеров. Боль в этом случае нарастает постепенно по мере роста опухоли и сдавливания ею соседних органов.

- Внематочная беременность, когда эмбрион закрепился и растет в маточной трубе, а не в полости матки. Боль постепенно нарастает, а при разрыве трубы становится острой. В этом случае необходима экстренная помощь, чтобы остановить внутреннее кровотечение.
Причины боли внизу живота у мужчин
У мужчин также есть поводы обратиться к урологу (андрологу) – специалисту, который занимается здоровьем мочеполовой системы. Боль внизу живота у мужчин кроме перечисленных выше общих причин может появиться на фоне:
- Воспалительных процессов в яичках, орхите, везикулите.
- Перекрута яичка. В этом случае боль довольно сильная, а, чтобы спасти яичко, необходима экстренная помощь.
- Заболеваний предстательной железы – простатите или аденоме.
На неприятные тянущие ощущения мужчины могут жаловаться и при длительном отсутствии половой жизни.
Диагностика
Не занимайтесь самолечением, это может ухудшить ваше состояние. Только квалифицированный специалист способен определить реальные причины болей в животе.
Только квалифицированный специалист способен определить реальные причины болей в животе.
Пациенты часто принимают симптомы одного заболевания за проявление другого. Даже врачу бывает сложно распознать истинную причину болей только по жалобам. Чтобы подобрать наиболее подходящую терапию, опытный специалист направляет пациента на обследование. В зависимости от симптоматики применяются следующие методы:
- Анализы крови – по ним можно оценить уровень лейкоцитов и присутствие воспаления в организме.
- Анализ мочи.
- Анализ выделений из мочеполовых путей.
- УЗИ, чтобы визуализировать внутренние органы и оценить их состояние.
- МРТ – наиболее точная и высокоинформативная методика обследования.
- Рентгенография.
- Гистеросальпингография, кольпоскопия – расширенные гинекологические обследования для женщин.
Только так можно выявить заболевание и начать его лечить.
Лучшее, что вы можете сделать для своего организма — при первых проявлениях болезненных ощущений обратиться к врачам нашей клиники. Помните, что самолечение недопустимо.
Когда обращаться к врачам
Неотложная помощь необходима при:
- Боль острая, нарастает и не прошла после приема обезболивающего.
- Есть высокая температура – 39°C и выше.
- Есть сильная рвота или следы крови в рвотных массах.
- Стул черный или в нем есть прожилки крови.
- Сильно затруднено мочеиспускание.
- Живот твердый, напряженный, увеличен.
- Боль появилась после удара, травмы живота.
Плановая консультация терапевта или профильного врача необходима, если:
- Есть дискомфорт, незначительная постоянная или возобновляющаяся периодически боль, которая длится 3-4 дня и больше.
- Участилось и стало болезненным мочеиспускание.
- Тошнота или диарея более двух дней.

- Изменился характер влагалищных выделений.
Современные методы исследований позволяют врачам лечебно-диагностического центра Кутузовский наиболее эффективно находить причины болей внизу живота. Диагностика при помощи аппаратов УЗИ, МРТ, рентгенографии позволяют определиться с диагнозом.
Крайне редко болезнь можно распознать верно только лишь по симптоматике, и наши опытные врачи это знают.
Поэтому первым делом пациент направляется на обследование. Все виды назначаемой диагностики доступны у нас, так что вам не придется искать другие клиники. Привлекательные цены, отсутствие очередей, быстрые и точные результаты — все это доступно в нашем центре. А профессионализм наших врачей служит гарантией того, что ваше лечение пройдет эффективно и комфортно.
ЛДЦ «Кутузовский» – медицинский центр, где ежедневно принимают врачи многих специальностей. У нас есть все необходимое – от высокоточного оборудования до опытных врачей, чтобы разобраться в причинах болей. Быстро, профессионально, без очередей и в любой удобный день. Запишитесь на консультацию, чтобы не рисковать здоровьем!
Быстро, профессионально, без очередей и в любой удобный день. Запишитесь на консультацию, чтобы не рисковать здоровьем!
Содержание данной статьи проверено и подтверждено на соответствие медицинским стандартам врачом-терапевтом высшей квалификационной категории, врачом аллергологом-иммунологом Буцких Юлией Владимировной.
Цены
Название | Цена |
|---|---|
| Прием (осмотр, консультация) врача-терапевта первичный | 2 200 ₽ |
| Прием (осмотр, консультация) врача-терапевта повторный | 1 900 ₽ |
причины, диагностика, лечение в Киеве
В этой статье:
Ежедневно происходит более одного миллиона случаев заражения
инфекциями, передаваемыми половым путем (ИППП).
Данные ВОЗ за июнь 2019
Какое воспаление вызывает боль внизу живота у женщин?
Воспалительные заболевания органов малого таза – это группа заболеваний, связанная с инфекцией. Об этом говорит не только мировой опыт, но и опыт гинекологов Центра «Меддиагностика».
С инфекцией женщина сталкивается повсеместно. Невозможно жить в абсолютно стерильных условиях. Бактерии есть везде, в воде реки, озера и даже моря. Несмотря на убеждение, что «соленая вода убивает все». Это далеко не так, если учесть, что в природе есть бактерии, которые живут даже в серной кислоте… Даже в собственной ванной, не говоря уже об унитазе, которым можете пользоваться не только вы.
Если почитать отчеты о бактериальных посевах из труб джакузи, в которых застаивается вода, то оказывается, что там находится масса бактерий и грибов. В момент включения джакузи все бактерии устремляются наружу вместе с застоявшейся водой. К сожалению, первое место, которое они могут атаковать – это женские половые органы.
В момент включения джакузи все бактерии устремляются наружу вместе с застоявшейся водой. К сожалению, первое место, которое они могут атаковать – это женские половые органы.
Практика показывает, что у 65% женщин, обратившихся с болью внизу живота, зудом, нерегулярными месячными, появившимися посторонними запахом и выделениями, диагностирована инфекция: патогенная флора, которая нехарактерна для этой части тела.
Что делать, когда болит низ живота?
Врага надо знать в лицо, особенно если это касается лечения боли внизу живота. Если есть жалобы со стороны женских половых органов, первое что нужно делать – это обратиться за консультацией к доктору гинекологу, пройти гинекологическое УЗИ и сдать анализы.
Большинство воспалительных заболеваний в гинекологии в ряде случаев уже видны на стадии трансвагинального УЗИ обследования. Причину воспаления выявляет лабораторной обследование.
Квалифицированный осмотр, проведенное гинекологическое УЗИ и лаборатория не только констатируют наличие воспаления, но и устанавливают его причину.
Но, если кто-то считает, что это воспаление можно вылечить простыми противовоспалительными препаратами – это далеко не так. Уменьшить воспаление можно. Но, для качественного лечения потребуется понимать, какие бактерии вызвали воспаление?
Известно, что гинекологические воспаления бывают специфическими и неспецифическими. Специфическими воспалениями принято называть заболевания, передающиеся половым путем. Ко второй группе относят заболевания, которые вызываются «банальной» флорой: кишечная палочка, стрептококки, стафилококки, синегнойная палочка, кандидоз (молочница) и др. Их в гинекологии нередко называют неспецифическими воспалениями. Хотя такие воспаления вызваны конкретной чужеродной флорой. Скорее не уделяется внимания такой «банальной» флоре и «снять» воспаление методами без применения антибактериальных препаратов. Не выявлять могут такую флору, в том числе, не соблюдая определенные стандарты обследования и лабораторной диагностики.
Состояние мочеполовой системы женщины — очень важный вопрос. От него зависит многие функции организма: психологическое состояние, сексуальное, репродуктивная функция, беременность, здоровье ребёнка.
В идеале, женщине всегда нужно следить за здоровьем и при подозрении на какое-то заболевание обязательно обращаться к врачу.
Что чувствует женщина при воспалении в органах половой системы? Признаки воспаления
Признаки воспаления женских половых органов – это
наиболее частый повод обратиться к врачу
Патологические процессы в мочеполовой сфере у женщины имеют как наружные, так и внутренние проявления.
К наружным проявлениям воспаления можно отнести:
- Покраснение, отёк и зуд в области наружных половых органов
- Выделения из влагалища «необычного» цвета или с примесью крови, пенистые или творожистые выделения.
- Появление высыпаний, бородавок, пузырьков, раздражений
К внутренним проявлениям воспаления относятся:
- Болезненное мочеиспускание
- Отечность и припухлось в области промежности
- Боли во время менструации, изменившийся характер месячных
- Тянет низ живота, болит низ живота
- Постоянная или частая кратковременная боль в животе и пояснице
- Давление и тянущая боль внизу живота
- Учащенное, а также затруднённое и болезненное мочеиспускание
- Общее недомогание, характеризующееся повышенной температурой, нерегулярными менструациями, хронической усталостью.
 Также могут наблюдаться признаки со стороны желудочно-кишечного тракта (диарея, рвота)
Также могут наблюдаться признаки со стороны желудочно-кишечного тракта (диарея, рвота) - Боли и неприятные ощущения во время полового акта
Причины жалоб при воспалении в гинекологии
Мочеполовая система женщины достаточно уязвима. Без соблюдения правил гигиены и без предохранения от различных повреждений и инфекций, эти органы часто страдают от разных заболеваний. Подразделяются такие патологические процессы на такие типы:
Специфические инфекции женских половых органов — чаще всего они возникают из-за поражения возбудителями в результате передачи половым путём. Чаще всего это воспаления, связанные с венерическими болезнями:
- Хламидиоз
- Уреаплазмоз
- Микоплазмоз
- Гарднереллез
- Сифилис
- Гонорея
- Трихомониаз
- Генитальный герпес
- ВПЧ (вирус папилломатомы)
- ВИЧ (возбудитель: вирус иммунодефицита человека)
- Гепатиты (возбудитель: чаще вирус гепатита С)
Читать о заболеваниях, передающихся половым путем (ЗППП)
Какие заболевания могут вызывать инфекции?
Специфические и неспецифические инфекции, попадая в мочеполовую систему женщины, вызывают:
- Аднексит,
- оофорит
- Сальпингит
- Сальпингоофорит
- Цервицит (эндоцервицит и экзоцервицит)
- Эндометрит, эндомиометрит
- Кольпит
- Вульвит
- Пельвиоперитонит
- Бартолинит
- Абсцесс и изъязвление вульвы, влагалища
Если острый воспалительный процесс не был излечен, чаще всего он может перейти в хроническую фазу. Воспаление может быть двухсторонним и односторонним.
Воспаление может быть двухсторонним и односторонним.
Боль внизу живота справа, причины
Например, периодические боли внизу живота справа у женщин могут свидетельствовать о правостороннем аднексите. При этом пульсирующая боль справа внизу живота у женщин может быть и при хроническом аппендиците.
Боль внизу живота слева, причины
В то время, как тянущая боль внизу живота слева может говорить не только о гинекологическом воспалении, но и о патологии сигмовидной кишки. Тянущая боль внизу живота слева может возникать при нарушении эвакуации из кишечника или при спазме сигмовидной кишки. Нужна диагностика.
Как проявляют себя хронические воспаления женских мочеполовых органов
Хроническое воспаление у женщин может иметь следующие признаки:
- Незначительное повышение температуры тела
- Постоянная небольшая боль внизу живота и/или в области поясницы, которая может усилиться во время месячных
- Дискомфорт и неприятные ощущения во время полового акта
- Боль внизу живота у женщин после мочеиспускания
- Хроническая усталость и раздражительность
- Головные боли и даже мигрень
Это состояние может быть очень длительным и может привести к серьёзным последствиям. У женщин детородного возраста — вплоть до бесплодия. Поэтому так важно лечение боли внизу живота.
У женщин детородного возраста — вплоть до бесплодия. Поэтому так важно лечение боли внизу живота.
Когда нужно срочно обращаться к врачу
Безотлагательным поводом для обращения к врачу можно считать такие жалобы:
- Резкая, сильная, интенсивная боль внизу живота и области поясницы. Особенно при резкой боли внизу живота справа, у женщин это моет быть как правосторонний аднексит, так и аппендицит. Всегда нужно выяснить, почему тянет низ живота.
- Рвота и/или диарея
- Неврологические симптомы (головокружение, потеря сознания, головная боль)
- Резкое повышение температуры выше 380
Нужно обратиться к врачу, если Вас уже какое-то время беспокоят:
- Высыпания и язвы в области половых органов
- Постоянные боли в области живота и поясницы
- Дискомфорт во время полового акта
- Появились выделения из влагалища «необычного» цвета или с примесью крови, имеющие неприятный запах. Творожистые, пенистые выделения с ощущением зуда и жжения.

- Появление жалоб после незащищённого полового акта. Это может быть признаком появления заболеваний, передающихся половым путём (ЗППП)
- Постоянная усталость, повышенная температура, частые диарея и рвота
ВАЖНО! Согласно данный ВОЗ (Всемирной Организации Здравоохранения), большинство инфекций передающихся половым путем (ИППП) не имеют симптомов вообще. Или протекают с минимальными незначительными симптомами, на которые можно и не обратить внимания. Большинство из них могут оставаться невыявленными. Невзирая на нередкую безсимптомность, эти инфекции вызывают хронические воспалительные заболевания в гинекологии, хроническую патологию шейки матки, которая может закончиться раком шейки матки. Более того, такие заболевания могут провоцировать головную боль, боль в суставах и многое другое.

Все сказанное выше свидетельствует о важности выверенной диагностики.
Куда обращаться
Гинекологическая служба клиники «Меддиагностика» располагает всеми необходимыми ресурсами для диагностики и лечения воспалительных заболеваний в гинекологии.
Врачи-гинекологи проводят диагностику (УЗИ, МРТ органов малого таза с контрастированием, лаборатория), лечение гинекологических заболеваний.
Центр «Меддиагностика» диагностирует и лечит не только гинекологические, но и сопутствующие вторичные проявления воспалительных заболеваний женской половой сферы — боли в спине, боли в суставах, головные боли и др.
Адрес Центра. Записаться к гинекологу Киев, левый берег, 250 метров от метро Дарница, переулок Строителей, дом 4.
Диагностика и лечение в Центе «Меддиагностика» проводятся в одном здании.
Записаться на приём Как проехатьБоли внизу живота у женщин в вопросах и ответах
Боль внизу живота — самая распространенная жалоба в гинекологической практике. Этот симптом очень не специфичен, так как возникает при многих заболеваниях. Сегодня в аптечке у многих есть нестероидные противовоспалительные средства (НПВС). Выбор широк, и врач и провизор должен сориентировать женщину в возможностях тех или иных препаратов и предостеречь ее, напомнив o важности своевременного визита к врачу, а также ответить на все вопросы.
Этот симптом очень не специфичен, так как возникает при многих заболеваниях. Сегодня в аптечке у многих есть нестероидные противовоспалительные средства (НПВС). Выбор широк, и врач и провизор должен сориентировать женщину в возможностях тех или иных препаратов и предостеречь ее, напомнив o важности своевременного визита к врачу, а также ответить на все вопросы.Жалоба: боль во время менструации
Как начинается:
1) За сутки или в 1-й день менструального цикла. Продолжается на протяжении первых 2-42 часов или в течение всей менструации.
2) Во 2-й половине цикла, пика достигает во время месячных.
3) Во время менструации.
Как болит?
Боль часто схваткообразного характера, но может носить ноющий, дергающий, распирающий характер, может отдавать в прямую кишку.
Сильная, чаще спазматическая боль.
Что еще беспокоит?
1) Раздражительность, депрессия, тошнота, познабливание, головокружения, обмороки, головная боль, отечность (возможна дисменорея).

2) Боль при половом акте, периодические боли при мочеиспускании, дефекации (возможен эндометриоз).
3) Длительные или слишком интенсивные менструальные кровотечения. Иногда кровотечения вне месячных. Возможны увеличение живота в объеме и частые позывы к мочеиспусканию (возможна миома матки).
Осторожно: острая боль
Острая интенсивная и/или односторонняя боль внизу живота может указывать на неотложные гинекологические состояния:
-перфорация или разрыв опухолей и опухолевидных образований яичников;
— перекрут анатомических ножек яичника;
— апоплексии яичника;
— внутрибрюшное кровотечение;
— острые гнойные заболевания тазовых органов и др., поэтому консультация врача необходима.
Что может болеть?
Причины боли внизу живота могут быть самыми разными: патологии развития половых органов, гнойно—воспалительные заболевания придатков матки, эндометриоз, заболевания желудочно-кишечного тракта (ЖКТ) и мочевыделительной системы.
 Одна из самых частых причин периодических болей внизу живота y женщин — дисменорея. Циклическая боль внизу живота может быть обусловлена эндометриозом, синдромом поликистозных яичников, инфекциями, передаваемыми половым путем, и другими серьезными заболеваниями. Такая дисменорея считается вторичной, и лечение вызвавшего ее заболевания, как правило, ведет к полному выздоровлению. Первичная дисменорея характеризуется появлением циклических болей в нижних отделах живота за несколько часов до менструации и в первые дни менструального цикла в отсутствие какой—либо патологии со стороны органов малого таза. Наиболее часто первичная дисменорея встречается y молодых женщин.
Одна из самых частых причин периодических болей внизу живота y женщин — дисменорея. Циклическая боль внизу живота может быть обусловлена эндометриозом, синдромом поликистозных яичников, инфекциями, передаваемыми половым путем, и другими серьезными заболеваниями. Такая дисменорея считается вторичной, и лечение вызвавшего ее заболевания, как правило, ведет к полному выздоровлению. Первичная дисменорея характеризуется появлением циклических болей в нижних отделах живота за несколько часов до менструации и в первые дни менструального цикла в отсутствие какой—либо патологии со стороны органов малого таза. Наиболее часто первичная дисменорея встречается y молодых женщин. Боль при дисменорее:
— Достигает максимальной интенсивности на пике кровотечения.
— Может быть острой, схваткообразной, распирающей или тупой.
— Чаще всего она локализуется по средней линии в надлобковой области, но может и не быть четко локализованной.
— Может иррадиировать в поясничную область, прямую кишку или бедро.
A может, стоит перетерпеть боль?
Многоплановое влияние болевого синдрома на человеческий организм обусловливает его самостоятельное клиническое значение. Боль не только определяет тяжесть страданий и социальную дезадаптацию пациента, но и чревата более серьезными последствиями, например нарушением нормальной функции органов, прежде всего сердечно—сосудистой системы. Терпеть боль не рекомендуется.
Какое лекарство поможет?
Первым этапом рациональной анальгетической терапии являются устранение воздействия повреждающего фактора (если это возможно), a также подавление локальной реакции организма на повреждение. Для этих целей используются препараты, блокирующие синтез медиаторов боли и воспаления. Основные медиаторы воспаления — простагландины (ПГ) —активно синтезируются в области повреждения при участии фермента циклооксигеназы (ЦОГ). Важно, что причины повреждения (травма, хирургическое вмешательство, воспаление, отек или ишемия ткани, стойкий спазм поперечно-полосатой или гладкой мускулатуры и др. ) не имеют значения, поэтому использование препаратов, блокирующих ЦОГ и подавляющих синтез провоспалительных ПГ, поможет при любой соматической или висцеральной боли. Таким действием обладают хорошо известные НПВП.
) не имеют значения, поэтому использование препаратов, блокирующих ЦОГ и подавляющих синтез провоспалительных ПГ, поможет при любой соматической или висцеральной боли. Таким действием обладают хорошо известные НПВП.
В случае дисменореи одним из главных патогенетических механизмов является высокий уровень ПГ. Увеличение их соотношения в менструальном эндометрии приводит к сокращению мышечных элементов матки. ПГ секретируются практически во всех тканях половых органов: эндометрии, миометрии, эндотелии сосудов матки, трубы и т.д. Повышение их уровня приводит к усилению сократительной способности матки, на фоне чего возникают спазм сосудов, локальная ишемия, которая проявляется болевым синдромом. Более того, выявляемый при дисменорее высокий уровень ПГ вызывает ишемию других органов и тканей, что реализуется в такие симптомы дисменореи, как головные боли, головокружение, слабость и т.д. В лечении первичной дисменореи именно НПВП являются одними из препаратов выбора.
Что лучше, НПВС или спазмолитики?
Высказываемое ранее предположение о сравнимой эффективности спазмолитиков и НПВС в лечении первичной дисменореи не нашло экспериментальных подтверждений. В частности, спазмолитики уступали НПВП по скорости купирования боли. В настоящее время спазмолитики не включены в международные стандарты лечения первичной дисменореи. Таким образом, НПВП признаны наиболее эффективными препаратами в лечении данной патологии. Среди широко применяемых при дисменорее препаратов наиболее распространены НПВС с коротким сроком полувыведения (декскетопрофен, кетопрофен, нимесупид, диклофенак, ибупрофен, индометацин и др.).
В частности, спазмолитики уступали НПВП по скорости купирования боли. В настоящее время спазмолитики не включены в международные стандарты лечения первичной дисменореи. Таким образом, НПВП признаны наиболее эффективными препаратами в лечении данной патологии. Среди широко применяемых при дисменорее препаратов наиболее распространены НПВС с коротким сроком полувыведения (декскетопрофен, кетопрофен, нимесупид, диклофенак, ибупрофен, индометацин и др.).
Какие НПВС самые эффективные?
Идеального НПВС не существует, поэтому необходим индивидуальный подход в каждой конкретной клинической ситуации. В среднем терапевтический эффект разных НПВС одинаков при соответствующем режиме дозирования. Однако в некоторых исследованиях отмечена существенная разница в индивидуальном ответе между отдельными больными. Таким образом, нельзя предсказать, какой именно из НПВС будет максимально эффективен у конкретной пациентки. НПВС выпускаются в разных лекарственных формах (таблетки, суппозитории, инъекции), что позволяет подобрать форму, наиболее подходящую к конкретной клинической ситуации.
Как принимать НПВС при дисменорее?
При дисменорее прием НПВС необходимо начать еще до появления симптомов или при первых проявлениях (в первые 48-72 ч) в связи с максимальным выделением ПГ в первые 48 ч. Кратковременный прием НПВС при дисменорее практически не дает побочных эффектов или они выражены незначительно. Раздражение слизистой оболочки ЖКТ легко предотвратить, принимая НПВП после еды или молока.
Важно!
Не следует принимать НПВС пациентам:
— с эрозивно-язвенным поражениями ЖКТ, особенно в стадии обострения;
— с выраженными нарушениями функции печени и почек;
— при цитопениях;
— при индивидуальной непереносимости;
— при беременности.
Основные правила использования НПВС:
— применение минимальной эффективности дозы в течение максимально короткого промежутка времени, необходимого для достижения поставленной терапевтической цели.
— если в течение 3 дней применения нет эффекта, необходима консультация врача. Бесконтрольное и длительное применение НПВС недопустимо.
Бесконтрольное и длительное применение НПВС недопустимо.
Первую помощь при дисменоррее окажет так называемый «золотой стандарт» НПВС – ибупрофен, причём его капсулированная форма – ИБУПРОФЕН КАПС.
Почему в капсулах? Ответ прост.
ИБУПРОФЕН КАПС – это «второе современное поколение» ибупрофена в капсулах 200 мг с началом лечебного эффекта уже через 15 минут. Преимуществом препарата ИБУПРОФЕНА КАПС является быстрое начало действия. А нам и необходимо, быстро устранить боль. Кроме того, капсулы скрывают неприятный вкус, обеспечивают точность дозирования.
При приеме внутрь ИБУПРОФЕН КАПС, производства Минскинтеркапс, быстро распадается и растворяется с достижением максимального терапевтического эффекта уже через 45-60 минут.
Ещё критерием, опираясь на который, назначают ИБУПРОФЕН КАПС — наличие ряда клинических исследований в Беларуси и России, где препарат ИБУПРОФЕН КАПС подтвердил свою биологическую эквивалентность оригинальному препарату Нурофен ультракап.
Взрослые и дети старше 12 лет могут принимать «Ибупрофен КАПС» для купирования боли по 1 или 2 капсулы до трех раз в день , соблюдая интервал между приемами минимум четыре часа.
ИБУПРОФЕН КАПС – это современная форма ибупрофена ультрабыстрого действия.
по материалам журнала «Справочник провизора», №2, 2017
Почему у ребенка болит живот? Причины, симптомы, первая помощь :: Клиницист
14 11.2017
Боли в животе у маленьких детей часто являются первым симптомом любой начинающейся болезни, так как в районе солнечного сплетения концентрируются болевые ощущения, связанные практически со всеми органами.
В большинстве случаев живот болит у ребенка по причине нарушения пищеварения, от того, что он объелся. Но, несмотря на кажущуюся несерьезность подобных жалоб, они могут быть очень опасны и требовать экстренного врачебного вмешательства.
Боли в животе у младенцев
Новорожденные дети часто страдают от колик, вызванных погрешностями в материнском питании или переменами погоды. Истинная причина этих младенческих болей кроется в нестабильной работе пищеварительной системы младенца и адаптации к новым условиям существования. К двум месяцам ситуация в большинстве семей стабилизируется, ребенок уже не плачет от колик так часто, как раньше.
Врожденные патологии пищеварительной системы, например, дискинезия желчного пузыря, может вызывать боли у новорожденных детей и у дошкольников. Ребенок при этом не только испытывает боли, у него возникает понос. Лечение назначает педиатр после обследования малыша.
Cимптомом кишечной инвагинации, которая преимущественно встречается у младенцев от четырех до девяти месяцев, является острая боль в животе ребенка, которая выражается во внезапном беспокойстве ребенка, плаче и нежелании кушать. Через некоторое время приступ так же резко прекращается, но потом возобновляется снова, и тогда состояние малыша становится очень тяжелым. Появляется рвота, кровь вместо кала при испражнении, рвотные массы с каловым запахом. Обязательна госпитализация — при первых признаках вызывайте скорую!
Заворот кишок и заворот желудка — тоже встречаются в основном у новорожденных детей. Характерны острые боли в животе, рвота, моторная функция кишечника практически отсутствует, как и стул. Ребенок мечется, животик вздувается асимметрично. Лечение — хирургическое, обязательно вызывайте скорую.
Запор у младенца вызывает боли в животе и отсутствие подходов к горшку более трех суток, такое состояние часто возникает после высокой температуры. Беспокойство ребенка можно устранить, сделав ему клизму, после чего происходит освобождение кишечника в виде обильного стула и малыш успокаивается.
Боли в животе у дошкольников
Самой распространенной причиной боли в животе у дошкольников является гастрит, который возникает при переполнении желудка либо при приеме в пищу ребенком грубой пищи. Болезнь может спровоцировать длительный стресс или вирусная инфекция. Проявляется гастрит болями в области желудка, то есть в верхней части живота, которые сопровождают симптомы:
- вздутие;
- потеря аппетита;
- тошнота.
Лечение состоит в соблюдении диеты, приеме ферментных препаратов и фитотерапии. Из растений, наиболее благоприятно воздействующих на слизистую оболочку желудка, можно назвать подорожник в свежем или высушенном виде. В аптеках есть сублимированный экстракт из подорожника под названием «Плантаглюцид».
Кишечные инфекции вызывают наиболее раздражающие последствия:
- боли в животе схваткообразного характера;
- понос;
- тошноту;
- рвоту;
- повышение температуры;
- слабость.
Боль локализуется чаще всего в верхней части живота, но у более старших детей можно наблюдать боли в кишечнике. Эта группа инфекций лечится только антибактериальными препаратами, назначенными врачом.
Аппендицит является настолько серьезной причиной острой боли в животе, что дети с подозрением на него сразу же госпитализируются в хирургическое отделение больницы. Различают острый и катаральный аппендицит, для обоих характерно возникновение тупой, ноющей боли в правой нижней доле живота. Ребенок в самом начале развития болезни может чувствовать легкую тошноту, слабость и небольшой подъем температуры. Через некоторое время боль становится острой, невыносимой, малыш не может двигаться, мышцы живота напряжены. Все эти симптомы служат показанием к экстренной, безотлагательной операции, которая не предствляет угрозы здоровью ребенка.
Глисты тоже являются виновниками болей в животе у ребенка любого возраста, так как вызывают кишечную непроходимость и воспаление аппендикса. Боли приступообразные, может быть понос и рвота, а также ухудшение общего самочувствия малыша. Лечение состоит в устранении кишечной непроходимости и приеме лекарственных препаратов, уничтожающих паразитов.
Воспаление легких вызывает острую боль в животе при дыхании, причем, чем чаще дышит малыш, тем ему больнее. Пневмония может маскироваться под острый аппендицит, поэтому при подозрении на подобную патологию обязательно проводится рентгенографическое исследование. Лечение пневмонии всегда длительное, в условиях стационара, восстановительный период довольно долгий.
Острые бронхиты, трахеиты и особенно коклюш, вызывающий изнурительный кашель, на следующий день после приступа может давать боли в животе при смехе, кашле и любом физическом напряжении. Это не опасно, потому что боли — мышечные, не требуют лечения.
Боли в животе у школьников
Почти у всех детей после длительного бега наблюдаются боли в животе, а также мышечные боли брюшного пресса на следующие сутки после интенсивных занятий. Это абсолютно нормально и не требует врачебного вмешательства.
Девочки с началом менструального цикла могут чувствовать сильные тянущие боли снизу живота в первые дни менструации, чаще всего после длительного сидения за партой в школе. Этот симптом говорит о физиологических особенностях строения и расположения матки, таких как загиб. Отличительным признаком подобных болей является их внезапное прекращение после нескольких минут ходьбы. Лечения не требуется, но при болезненных месячных обязательна консультация гинеколога.
Дети младшего школьного возраста и подростки, склонные к истерии и обладающие повышенной эмоциональностью, часто тревожат родителей и врачей приступами острых или приглушенных болей в животе. Особенно часто они возникают перед началом неприятных для ребенка событий — контрольной в школе или занятий с репетитором. Но это не выдумка, дети на самом деле испытывают боль, тошноту, их может вырвать или начаться понос. Психосоматические заболевания — ответ ребенка слишком высоким нагрузкам, чаще всего этим страдают дети с тонкой нервной организацией, склонные к самовнушениям. Лечение в этом случае только симптоматическое, обязательна консультация психолога или психиатра.
Гепатит — серьезное заболевание, при котором воспаляется и увеличивается в размерах печень, растягивая капсулу, в которой она находится, этим вызывая тупую, ноющую боль в правом подреберье. Кроме этого, симптомами гепатита могут быть:
- сыпь;
- повышение температуры;
- тошнота;
- рвота.
Лечение всегда стационарное, так как гепатит передается в основном контактным путем, за исключением некоторых форм, передающихся через кровь.
Опоясывающие боли, отдающие в спину и носящие длительный характер, с ухудшение аппетита, возникновением рвоты и тошноты, признаков интоксикации характерны для острого панкреатита. Это воспаление поджелудочной железы, которое чаще всего бывает вызвано осложнением после перенесенных инфекционных или вирусных заболеваний. При панкреатите дети лежат на левом боку, стараясь не шевелиться, так как это усугубляет болезненность. Лечение педиатр назначает в зависимости от стадии болезни, возможно и хирургическое вмешательство.
Боль, разлитая по всему животу, отдающая в спину или пах, может встречаться у детей с каким-либо урологическим синдромом. Так, при остром пиелонефрите боли не сильные, тупые, присутствует ощущение дискомфорта, ребенок старается занять более удобное положение. Острый пиелонефрит всегда сопровождается высокой температурой.
Почечная колика вследствие опущения почки или почечнокаменной болезни дает самую сильную и непереносимую боль, сравнимую разве что с болью при аппендиците. Живот ребенка очень напряжен, могут быть признаки вздутия, появляются тошнота и рвота, может быть озноб. При почечной колике детей обязательно доставляют в отделение урологии.
Травмы живота могут быть очень опасны для ребенка, так могут привести к разрыву внутренних органов. Жалобы ребенка на боли в животе после его падения с высоты или драки, не говоря уже об автомобильных авариях, обязательно должны насторожить родителей. Посещение больницы при подобных жалобах необходимо в любом случае, особенно если ребенок чувствует себя все хуже. Внутренние кровотечения чрезвычайно опасны для детей.
Первая помощь при болях в животе
Родители при появлении боли в животе у ребенка, особенно если они острые и отягощены другими настораживающими симптомами, в первую очередь должны вызвать скорую помощь. Ребенка нужно уложить, не давать никаких обезболивающих лекарств до прихода врача, так как это может сгладить или исказить картину заболевания. Самостоятельное лечение острых болей при помощи антибиотиков недопустимо, так как причина болезни может быть совершенно иной.
Важность обращения к врачу в первые часы возникновения болей состоит в том, что если ситуация требует экстренного хирургического вмешательства, например, при ущемлении грыжи или остром аппендиците, то промедление приведет к трагическим последствиям для здоровья, а может быть и жизни ребенка. Особенно опасны в этом отношении новорожденный и подростковый возраст детей. Клиническая картина болезни у младенцев часто страдает отсутствием достоверных симптомов или их сглаженностью, а подростки склонны замалчивать проявления болей, боясь медицинского вмешательства и крушения своих планов.
При своевременном обращении к врачу прогноз даже у серьезных заболеваний, сопровождающихся болями в области живота, благоприятный.
Боли в животе во время беременности
Боль в животе у беременной женщины может ощущаться по разным причинам. В некоторых случаях это естественная реакция организма на изменения, происходящие в организме. В некоторых – тревожный симптом, который требует неотложного врачебного вмешательство.
Рассмотрим наиболее частые причины появления болей в животе у беременных женщин.
Усталость
Наиболее очевидная причина тянущих болей в животе, особенно на поздних сроках. Из-за веса растущего живота организм быстрее устает, и даже привычная физическая нагрузка может вызвать усталость, одышку и боли. Закономерно, что эта боль проходит во время отдыха.
Внематочная беременность
Если плодное яйцо закрепилось не в матке, а за ее пределами, беременность называется внематочной. Через 2-3 недели растущий эмбрион начинает повреждать окружающие ткани и органы – например, часто происходит разрыв фаллопиевой трубы. При этой опасной патологии жизни женщины угрожает опасность, необходима срочная госпитализация и хирургическое вмешательство. Поэтому очень важно побывать в женской консультации, где врач определит, закрепилось ли плодное яйцо в матке.
Боль роста
По мере того, как ребенок в матке растет, матка растягивается. Чаще всего женщина этого не замечает. Но в некоторых случаях растяжение матки ощущается и вызывает болезненные ощущения. Зачастую это случается, когда матка в гипертонусе. Эта причина естественна и практически не опасна.
Сдавливание внутренних органов
Растущий ребенок не только растягивает матку, но и набирает вес. В некоторых положениях матка давит на прилегающие органы, что тоже вызывает боль, особенно когда ребенок двигается. Иногда достаточно просто подвигаться, изменить положение тела, чтобы сдавленный орган освободился и боль ушла.
Запор
Из-за изменений в метаболизме, а также под весом растущего живота, кишечник может недостаточно активно выполнять свои функции, и беременная женщина страдает от запоров. Мягкое слабительное поможет облегчить кишечник и убрать боль.
Читайте в нашем медиацентре: «Что такое лютеиновая фаза.» Узнайте почему она так важна, что происходит с организмом женщины во время лютеиновой фазы и как она влияет на кожу.
Аппендицит
Не очень часто – примерно в 1 случае на 10000 беременностей – вес растущего живота приводит к воспалению аппендикса. Иногда это воспаление проходит само, женщина даже не успевает понять, в чем причина боли. Но если воспаление прогрессирует, может понадобиться операция. Как при любом воспалительном процессе, при аппендиците повышается температура тела. В сочетании с характерными болями, температура дает клиническую картину, которая позволит доктору поставить правильный диагноз.
Тренировочные схватки
В третьем семестре беременные женщины часто ощущают ритмичные сокращения матки, которые могут быть довольно болезненными. Как правило, они безопасны. Но если схватки сильные, частые и не прекращаются, следует вызвать скорую.
Отслоение плаценты
Это тревожный симптом, который чреват прерыванием беременности. В силу различных причин, плацента начинает отслаиваться от стенок матки. Это чревато нарушением обмена веществ плода и самопроизвольным прерыванием беременности. Обычно при этом женщина замечает кровянистые выделения из влагалища. Рекомендуется отправиться в больницу.
Самопроизвольное прерывание беременности
Из всех перечисленных причин боли в животе это одна из самых опасных. Самопроизвольное прерывание беременности может произойти на любом сроке, хотя в первой половине его называют автоабортом, а на поздних сроках – преждевременными родами. О том, что причина боли именно в этом, можно узнать по сочетанию нескольких признаков: тянущие боли внизу живота, кровянистые выделения, предварительные схватки. Без врачебной помощи жизнь и плода, и матери под угрозой.
Что делать, если при беременности появились боли внизу живота:
— Изменить положение тела: встать или лечь, найти удобную позу.
— Вспомнить, что и когда вы последний раз ели, когда опорожняли кишечник.
— Измерить температуру.
— Проверить наличие кровянистых и других выделений из половых органов.
— Определить, есть ли схватки.
Если боль сильная, сопровождается выделениями, схватками и повышенной температурой, вызывайте скорую помощь.
Если боль терпима, довольно быстро проходит, выделений нет, стоит рассказать об этом врачу при очередном визите в женскую консультацию.
Записаться на прием к гинекологу
Ознакомиться с ценами и услугами
Боль в животе при беременности
На всем протяжении беременности, особенно в первые три месяца, будущую маму терзают различные страхи. Самый главный из них – боязнь неблагополучного исхода беременности. Пациентки часто воспринимают боль в животе при беременности как первый симптом грядущих неприятностей. Однако стоит понимать, что далеко не всегда это свидетельствует об угрозе выкидыша или другой проблеме.
Причины боли в животе на фоне беременности
1. Погрешности в питанииВполне вероятно, что дискомфорт появился на фоне спазмов или вздутия. Боль в нижней части живота при беременности может быть следствием хронических заболеваний пищеварительной системы. Плотный ужин, недостаточно приготовленная или не совсем свежая пища оказывают дополнительную нагрузку на кишечник. Это может привести к повышенному газообразованию и возникновению ощущения тяжести.
Стоит помнить о том, что беременность — это дополнительная нагрузка на органы пищеварения. Матка увеличивается в объемах и сдавливает кишечник, который и без того на фоне гормональных перестроек чувствует себя несладко: снижается моторика, нарушается перистальтика, запоры становятся частым явлением.
Для снижения риска запоров нужно пить побольше жидкости, употреблять больше клетчатки (овощей, фруктов, цельнозернового хлеба), почаще гулять, есть небольшими порциями и как можно тщательнее пережевывать пищу.2. Нагрузка на мышцы живота и связочный аппарат
Во время беременности растет и давление на мышцы и связки в области живота. Почувствовать дискомфорт можно при резких движениях, чихании, смене положения. Боль резкая, но кратковременная. Принимать обезболивающие препараты нет необходимости: мышцам сложно сразу адаптироваться, поэтому просто будьте аккуратны.
Еще боль в животе в любом из триместров может возникнуть из-за перенапряжения мышц живота. Боли эти возникают при физических нагрузках, перенапряжении. Чтобы боль утихла, достаточно просто отдохнуть и расслабиться.
3. Обострение заболеваний
В редких случаях на фоне беременности могут обостряться такие заболевания как панкреатит или кишечная непроходимость. Могут появиться и симптомы аппендицита. Боль при таких состояниях специфическая: она нарастает, сопровождается повышением температуры тела и тошнотой, головокружением. Не исключено, что пациентке может потреблваться операция. Поэтому ни в коем случае нельзя терпеть боль до последнего, а как можно скорее обратиться к врачу или вызвать «скорую».
В клинике Скандинавия есть все необходимое для проведения оперативного вмешательства любой сложности в том числе и у беременных женщин. Опытные хирурги “Скандинавии” могут провести операцию даже в момент родов.
4. Гинекологические проблемы
Угроза выкидыша
Боль при беременности может означать и угрозу выкидыша. Ощущения при этом не похожи на нечто другое:
-
ноющая, схваткообразная боль;
-
боль, отдающая в поясницу;
-
не стихает при приеме обезболивающих;
-
есть выделения из половых органов (от светло-коричневого до красного цвета)
-
кровотечения.
При подобных симптомах нужно обязательно обратиться к акушеру-гинекологу. Врач направит пациентку в стационар для обследования и сохранения беременности. В клинике “Скандинавия” расположено отделение патологии беременности. Специалисты отделения работают с особыми случаями и принимают беременных 24/7 до 22 недели. В клинике женщина проходит УЗИ-мониторинг состояния плода, анализы на хорионический гонадотропин (ХГЧ), инфекции, заболевания, передающиеся половым путем. Все это поможет выявить причину острого состояния.
Ни в коем случае не надейтесь на «авось» и принятие «но-шпы» по советам подруг. Течение беременности для каждой женщины индивидуально, и только своевременная врачебная помощь определяет благополучное ее вынашивание.
Внематочная беременность
Внематочная беременность развивается тогда, когда оплодотворенная яйцеклетка не опускается в полость матки, а застревает в маточной трубе по разным причинам.При этом тесты на беременности дают положительный результат. Однако во время УЗИ плодное яйцо в матке не наблюдается. Внематочная беременность обычно прерывается на сроке 5-7 недель. Это сопровождается разрывом маточной трубы и внутренним кровотечением.
Симптомы:
В этом случае женщине необходима срочная операция. Нельзя ждать: нужно срочно вызывать скорую из-за угрозы жизни женщины.
Современные стандарты диагностики предписывают назначать первую УЗИ-диагностику на сроке 4-6 недель.Это помогает снизить риск разрыва маточных труб из-за внематочной беременности, а также сохранить репродуктивную функцию в полном объеме.
Если любые из вышеперечисленных симптомов возникли на сроке более 22 недель, стоит также обратиться к специалисту. Особенно важно срочно вызвать скорую помощь, если у вас открылось кровотечение, выросло давление, появились тошнота или рвота.
В родильном доме Скандинавия есть дородовое отделение, где всегда можно получить необходимое лечение и пройти любые обследования после 22 недели беременности. Наш роддом находится в составе многопрофильной клиники на улице Ильюшина, где мы можем привлечь любого специалиста и помочь каждой беременной женщине.
Боль в животе при беременности у женщин всегда вызывает панику. Но делать этого не стоит. Нужно глубоко вдохнуть, и… набрать телефон своего врача! Ваш перинатолог сразу же назначит вам консультацию, чтобы вы точно знали, что с вами происходит и что можно сделать. В клинике “Скандинавия” мы предпримем все возможное для сохранения вашей беременности и рождения здорового малыша!
Напоминаем наш адрес:
Отделение патологии беременности
Санкт-Петербург, ул. Ильюшина, д.4 корп.1
Комендантский проспект
тел: +7(812) 600-77-77
РЕЖИМ РАБОТЫ
круглосуточно
Родильный Дом
Санкт-Петербург, ул. Ильюшина д.4 корп.2
Комендантский проспект
тел./факс: + 7 (812) 600-7777, 600-78-75
РЕЖИМ РАБОТЫ
круглосуточно
посещение: с 9:00 до 21:00
Если вас беспокоит боль в животе вы можете обратиться к одному из наших врачей:
Акушеры-гинекологи
Акушеры-гинекологи родильного отделения
Боли внизу живота или над лобком
Для того, чтобы заподозрить заболевание какого органа является причиной боли внизу живота или над лобком, боль нужно разделить на несколько составляющих.
- Характер боли. Важнейший параметр, отражающий суть патологического процесса в органе.
- Тупые ноющие, тянущие, боли внизу живота или над лобком, которые могут отдавать в другие органы (пах, бок, яичко) — причина чаще всего в хроническом простатите (у мужчин) или хроническом цистите (у женщин). Реже — камень нижней трети мочеточника или мочевого пузыря, заболевания кишечника, поясничный остеохондроз; рак простаты 2-3 ст. (у мужчин), рак яичников 2-3 ст. (у женщин), рак мочевого пузыря 2-3 ст. (у обоих полов)
Механизм боли: 1) сдавлением нервных рецепторов в тканях воспалительным отеком или опухолью; 2) раздражение нервных окончаний в стенке мочеточника или мочевого пузыря камнем. Сложные механизмы этого вида боли обусловливают то, что в процессе лечения боль проходит не сразу, и трудно поддается лечению. - Острая, сильная, резкая боль внизу живота или над лобком.
Если боль кратковременна и периодическая — чаще всего это кишечная колика, легко снимающаяся приемом двух таблеток но-шпы.
Если боль постоянная — «острый живот» — острая хирургическая патология, требующая немедленной госпитализации в хирургический стационар.
Если боли предшествовала какая-то травма — разрыв мочевого пузыря.
Реже причиной данного вида боли могут быть — острый простатит (у мужчин) или острый аднексит (у женщин), «вклинение» камня нижней трети мочеточника или шейки мочевого пузыря.
- Тупые ноющие, тянущие, боли внизу живота или над лобком, которые могут отдавать в другие органы (пах, бок, яичко) — причина чаще всего в хроническом простатите (у мужчин) или хроническом цистите (у женщин). Реже — камень нижней трети мочеточника или мочевого пузыря, заболевания кишечника, поясничный остеохондроз; рак простаты 2-3 ст. (у мужчин), рак яичников 2-3 ст. (у женщин), рак мочевого пузыря 2-3 ст. (у обоих полов)
- Длительность боли. Если боль кратковременная — это больше характерно для кишечной колики; 2-3 дня или неделю — воспаление или камень. Для онкологии на поздней стадии характерна постоянная, длящаяся месяцами, боль.
Чем дольше длится боль, тем сложнее ее убрать — формируется «доминанта боли» в ЦНС.
- Сопутствующие признаки боли. Если боль возникает после мочеиспускания, полового акта или дефекации — это характерный признак простатита (у мужчин) или цистита (у женщин)
Боль — это полезный симптом. Он сигнализирует о патологическом процессе в организме. Заболевания, часто на ранней стадии протекающие без боли, такие как рак простаты или мочевого пузыря, гораздо опаснее как раз потому, что пациент обращается на стадии уже не поддающейся лечению. Пациент не должен игнорировать или убирать анальгетиками боль. Пациенту необходимо в плановом порядке ( в течение недели) — при хронической боли и срочно (в течение суток) — при острой боли попасть на прием к урологу.
Другие симптомы категории «Боль»
Что это такое, лечение, причины
Обзор
Что такое менструальные спазмы?
Дисменорея — это медицинский термин для обозначения боли во время менструации (менструации) или менструальных спазмов. Существует два типа дисменореи: первичная и вторичная.
Первичная дисменорея — это типичные менструальные спазмы, которые возвращаются снова и снова (рецидивируют) и возникают не из-за других заболеваний.Боль обычно начинается за один-два дня до менструации или когда начинается кровотечение. Вы можете почувствовать боль от легкой до сильной в нижней части живота, спине или бедрах.
Боль обычно может длиться от 12 до 72 часов, и у вас могут быть другие симптомы, такие как тошнота и рвота, усталость и даже диарея. Обычные менструальные спазмы могут стать менее болезненными по мере взросления и могут полностью исчезнуть, если у вас появится ребенок.
Если у вас болезненные месячные из-за заболевания или инфекции женских репродуктивных органов, это называется вторичной дисменореей.Боль от вторичной дисменореи обычно начинается раньше менструального цикла и длится дольше, чем обычные менструальные спазмы. Обычно у вас не бывает тошноты, рвоты, усталости или диареи.
Симптомы и причины
Что вызывает болезненные менструальные спазмы?
Менструальные спазмы возникают, когда химическое вещество, называемое простагландином, заставляет матку сокращаться (стягиваться).Матка, мышечный орган, в котором растет ребенок, сокращается на протяжении всего менструального цикла. Во время менструации матка сокращается сильнее. Если матка сокращается слишком сильно, она может давить на соседние кровеносные сосуды, перекрывая подачу кислорода к мышечной ткани. Вы чувствуете боль, когда часть мышцы на короткое время теряет кислород.
Как вторичная дисменорея вызывает менструальные спазмы?
Менструальная боль из-за вторичной дисменореи — результат проблем с репродуктивными органами.Состояния, которые могут вызвать спазмы, включают:
- Эндометриоз: заболевание, при котором ткань, выстилающая матку (эндометрий), находится за пределами матки. Поскольку эти кусочки ткани кровоточат во время менструации, они могут вызвать отек, рубцы и боль.
- Аденомиоз: заболевание, при котором слизистая оболочка матки врастает в мышцу матки. Это состояние может привести к тому, что матка станет намного больше, чем должна быть, наряду с ненормальным кровотечением и болью.
- Воспалительное заболевание тазовых органов (ВЗОМТ): инфекция, вызываемая бактериями, которая начинается в матке и может распространяться на другие репродуктивные органы. ВЗОМТ может вызвать боль в животе или боль во время секса.
- Стеноз шейки матки: сужение шейки матки или отверстия в матке.
- Миома (доброкачественные опухоли): разрастания внутри, снаружи или в стенках матки
Каковы симптомы менструальных спазмов?
Если у вас болезненные месячные, у вас может быть:
- Ноющая боль в животе (временами боль может быть сильной).
- Ощущение давления внизу живота.
- Боль в бедрах, пояснице и внутренней поверхности бедер.
Диагностика и тесты
Как узнать, нормальна ли боль при менструальных спазмах?
Если у вас сильные или необычные менструальные спазмы или спазмы, которые продолжаются более двух или трех дней, обратитесь к своему врачу.Как первичные, так и вторичные менструальные спазмы поддаются лечению, поэтому важно пройти обследование.
Сначала вас попросят описать симптомы и менструальный цикл. Ваш лечащий врач также проведет осмотр органов малого таза. Во время этого обследования ваш врач вставляет зеркало (инструмент, который позволяет врачу видеть во влагалище). Врач может осмотреть ваше влагалище, шейку матки и матку. Врач ощупает любые уплотнения или изменения. Они могут взять небольшой образец вагинальной жидкости для анализа.
Если ваш поставщик медицинских услуг считает, что у вас может быть вторичная дисменорея, вам могут потребоваться дополнительные тесты, такие как УЗИ или лапароскопия. Если эти тесты указывают на наличие проблемы со здоровьем, ваш лечащий врач обсудит лечение.
Если вы используете тампоны и у вас возникли следующие симптомы, немедленно обратитесь за медицинской помощью: более 102 градусов по Фаренгейту.
- Лихорадка.
- Рвота.
- Диарея.
- Головокружение, обморок или близкое к обмороку.
- Сыпь, похожая на солнечный ожог.
Это симптомы синдрома токсического шока, опасного для жизни заболевания.
Ведение и лечение
Как облегчить легкие менструальные спазмы?
Для облегчения легких менструальных спазмов:
- Для максимального облегчения примите ибупрофен, как только начнется кровотечение или спазмы.Ибупрофен относится к классу препаратов, называемых нестероидными противовоспалительными средствами (НПВП). Они снижают выработку простагландинов. Если вы не можете принимать НПВП, можно принять другое обезболивающее, например парацетамол.
- Поместите грелку или бутылку с горячей водой на поясницу или живот.
- Отдыхайте, когда это необходимо.
- Избегайте продуктов, содержащих кофеин.
- Избегайте курения и употребления алкоголя.
- Помассируйте поясницу и живот.
У женщин, которые регулярно занимаются спортом, менструальная боль меньше.Чтобы предотвратить судороги, сделайте упражнения частью своей еженедельной рутины.
Если эти действия не уменьшают боль, ваш лечащий врач может заказать для вас лекарства, в том числе ибупрофен или другое противовоспалительное лекарство в более высокой дозе, доступное без рецепта. Ваш лечащий врач может также порекомендовать оральные контрацептивы, поскольку у женщин, принимающих оральные контрацептивы, как правило, меньше менструальных болей.
Если тестирование покажет, что у вас вторичная дисменорея, ваш врач обсудит лечение состояния, вызывающего боль.Это могут быть оральные контрацептивы, другие виды лекарств или хирургическое вмешательство.
Какие виды альтернативной терапии могут помочь при менструальных спазмах?
Женщины с болезненными менструациями часто пытаются найти естественные способы справиться с болью. Исследования альтернативных или дополнительных методов не дали окончательных результатов. Помните, что большинство добавок не регулируются FDA. Другие методы, которые могут оказаться полезными, включают:
- Йога.
- Массаж.
- Иглоукалывание и точечный массаж.
- Расслабляющая или дыхательная гимнастика.
Профилактика
Можно ли предотвратить менструальные спазмы?
Ответ: «Вероятно, нет». Тем не менее, сбалансированное питание и регулярные физические упражнения могут помочь предотвратить такие сильные спазмы.
Жить с
Когда вам следует связаться с вашим лечащим врачом по поводу менструальных спазмов?
Сильные судороги мешают некоторым женщинам работать и ходить в школу. Вам не нужно страдать, и вам не нужно откладывать жизнь на потом. Обратитесь к своему врачу, если у вас болезненные месячные.
Может быть полезно отслеживать свои периоды и дни, когда боль наиболее сильна, чтобы вы могли составить полный отчет. Если вы заметили другие симптомы, такие как головные боли или сильные выделения, вам также следует следить за ними.
Ваш врач, вероятно, спросит вас, когда у вас начались месячные, как долго они продолжаются, сексуально активны, есть ли у других женщин в вашей семье проблемы с менструациями и какие виды лечения вы, возможно, уже пробовали.
Записка из клиники Кливленда
Менструация нормальная.У вас могут возникнуть судороги, но вам не нужно молча с ними страдать. Есть способы сделать болезненные периоды менее болезненными. Обязательно поговорите со своим врачом о болезненных менструациях.
Что такое кишечная непроходимость | Johns Hopkins Medicine
Непроходимость кишечника означает, что что-то блокирует ваш кишечник. Пища и стул могут не двигаться свободно.
Когда кишечник работает нормально, переваренная пища перемещается из желудка в прямую кишку.Постепенно ваше тело расщепляет пищу на части, которые можно использовать, а остальную часть превращает в фекалии (кал). В конечном итоге вы устраняете его через дефекацию.
Кишечная непроходимость может частично или полностью блокировать этот естественный процесс. Полная закупорка — это неотложная ситуация, требующая немедленной медицинской помощи.
Среди множества возможных причин кишечной непроходимости:
Спайки брюшной полости. Это разрастания ткани в виде полос, которые могут сдвинуть кишечник с места.
Грыжа. Грыжа — это трещина в мышечной стенке живота. Грыжи могут вызвать выпуклости и карманы. Они могут заблокировать ваш кишечник.
Заворот . Заворот возникает, когда часть вашего кишечника скручивается вокруг себя. Это создает блокировку.
Инвагинация. Это состояние означает, что сегмент вашего кишечника переходит в другой сегмент.Это сужает, но может не блокировать ваш кишечник.
Рубцы. Когда ваше тело заживает небольшие порезы (раны), образуется рубцовая ткань. Это может произойти и в кишечнике. Эти шрамы могут накапливаться и вызывать частичную или полную закупорку кишечника. Рубцы могут возникнуть в результате разрыва стенки кишечника, живота (брюшной полости) или хирургии органов малого таза, а также инфекций.
Воспалительное заболевание кишечника. Болезнь Крона и язвенный колит — два примера.
Дивертикулит . Крошечные мешочки (дивертикулы) могут расти на слизистой оболочке толстой кишки. Они могут воспалиться.
Опухоли. Наросты могут быть злокачественными или безвредными (доброкачественными). В любом случае они могут полностью или частично заблокировать ваш кишечник.
Посторонние предметы. Непищевые предметы, которые вы случайно или намеренно проглатываете, могут вызвать частичную или полную кишечную непроходимость.
Дивертикул Меккеля. Около 2 из 100 человек рождаются с этим дополнительным мешочком внутри кишечника.
Симптомы
Симптомы кишечной непроходимости:
Сильная боль в животе
Сильные спазмы в животе
Рвота
Чувство распирания или вздутия живота
Громкие звуки из живота
Ощущение газообразования, но неспособность пропускать газ
Запор (невозможность дефекации)
Кто в группе риска
Вы можете подвергнуться риску кишечной непроходимости, если у вас есть:
Абдоминальная хирургия.Это может увеличить риск образования рубцовой ткани или других новообразований. Они также увеличивают риск возникновения грыж.
Дивертикулез. Это состояние означает, что что-то раздражает слизистую оболочку кишечника. Это может вызвать воспаление, инфекцию и рубцевание, что может привести к закупорке.
Рак
Воспалительное заболевание кишечника
Проглоченные посторонние предметы
Хронический запор
Диагностика
Чтобы диагностировать ваше состояние, ваш лечащий врач рассмотрит ваше общее состояние здоровья и историю болезни.Он или она спросит вас о ваших симптомах. Сообщите своему врачу, где ваша боль и насколько она сильна. Также сообщите своему врачу, если у вас были изменения в дефекации или аппетите. Сообщите своему врачу, если у вас есть другие необычные симптомы, такие как звуки пищеварения или ощущение вздутия живота.
Ваш врач проведет медицинский осмотр. Вам также могут потребоваться определенные тесты. Сюда могут входить:
Рентген брюшной полости
Исследование с контрастированием с барием
КТ
МРТ
Контрастная рентгеноскопия
Лечение
Лечение, рекомендованное вашим лечащим врачом, будет зависеть от того, что вызывает закупорку.Для простой блокировки вам может потребоваться только жидкость и никаких твердых веществ. Ваш врач будет работать, чтобы исправить любые проблемы с обменом веществ. У вас может быть кишечная декомпрессия. Обычно это делается с помощью назогастрального зонда. Вы также можете отдохнуть от кишечника.
Если у вас более сложная кишечная непроходимость, вам немедленно понадобится операция. Это может быть из-за разрыва (перфорации) кишечника или проблем с кровотоком. Вам также может потребоваться операция, если другие методы лечения не устранят закупорку.Цель состоит в том, чтобы удалить закупорку и восстановить ваши органы.
Ваш врач также может порекомендовать использовать небольшую гибкую трубку, чтобы кишечник оставался открытым, вместо более инвазивной хирургии.
Осложнения
Осложнения — это проблемы, вызванные вашим состоянием. Осложнения кишечной непроходимости включают:
Профилактика
Спайки брюшной полости, возникающие после операции, можно предотвратить, если ваша медицинская бригада примет определенные меры. Сюда входит поддержание места разреза влажным, а не сухим.Заранее обсудите, какие шаги ваша медицинская бригада может предпринять, чтобы снизить риск спаек после операции.
Когда звонить врачу
Немедленно обратитесь за медицинской помощью, если у вас есть симптомы кишечной непроходимости. К ним относятся сильная боль в животе, рвота и невозможность дефекации.
Как справиться с этим состоянием или жить с ним
Следуйте инструкциям врача. Если он или она посоветовали вам изменить диету в рамках лечения, придерживайтесь нового плана.Цель диеты — уменьшить нагрузку на пищеварительный тракт, но при этом обеспечить вам необходимое питание.
Борьба с выпуклой грыжей | Новости здравоохранения NIH
декабря 2017
Распечатать этот номер
Не игнорируйте боль в паху
Обычно стенка живота крепкая. Мышцы удерживают кишечник на месте.Но если есть слабое место, кишечник может протолкнуться и образовать грыжу. Человек может родиться со слабостью там, или эта слабость может развиться со временем в более позднем возрасте.
«Это как если вы смотрите на старую шину автомобиля и видите выпуклость на боковой стенке шины. Это потому, что в стене шины слабое место. И воздух толкает стенку шины наружу, создавая эту выпуклость », — говорит д-р Дана К. Андерсен, эксперт по грыжам Национального института здоровья.
Грыжа живота — очень частое явление.Их получают младенцы, дети и взрослые. Чаще всего грыжи встречаются у мужчин старше 40 лет. Может ли поднятие тяжестей вызвать грыжу? Может быть, если у вас уже есть слабость в стенке живота.
«Большинство — три четверти — грыж брюшной стенки находятся в паху», — говорит Андерсен. Паховая область — это низ живота.
Первый признак грыжи — небольшая выпуклость внизу живота. Вы можете заметить это, только когда встанете, кашляете, прыгаете или напрягаетесь. Это потому, что эти действия увеличивают давление в брюшной полости.Из-за повышенного давления часть кишечника может выскочить из слабого места. Когда вы ложитесь, выпуклость может исчезнуть.
Если вы подозреваете, что у вас грыжа, обратитесь к врачу. Врач обычно может обнаружить грыжу во время медицинского осмотра. Ваш врач может исключить другие состояния, вызывающие выпуклость или уплотнение.
Если выпуклость очень мягкая, ваш врач может массировать кишечник обратно в брюшную полость. Небольшая мягкая грыжа, не вызывающая боли, может не нуждаться в немедленном лечении.Врач может посоветовать наблюдать и ждать появления изменений, например, боли. Если грыжа болезненная или большая, ваш врач может посоветовать вам обратиться к хирургу за советом. Для восстановления грыжи может потребоваться операция.
Если ваш врач не может массировать кишечник обратно в брюшную полость, это означает, что он зажат. Застрявший кишечник опасен тем, что его кровоснабжение может быть прервано или задушено. «Ободок дефекта образует своего рода петлю вокруг содержимого брюшной полости», — объясняет Андерсен.«Если эта петля достаточно тугая, так что петлю кишечника нельзя ослабить обратно через дефект, тогда есть опасения, что сам кишечник может быть поврежден удушением»
Удушенная грыжа может быть очень серьезной и даже опасной для жизни. Симптомы включают сильную боль, которая не проходит, тошноту и рвоту.
Обычно требуется хирургическое вмешательство, если кишечник защемлен, и экстренная операция, если он задушен. Грыжа — одна из самых частых причин хирургического вмешательства в США.«Это успешная процедура с низким уровнем риска, которую проводят в США около 800 000 раз в год», — говорит Андерсен.
Если вы подозреваете, что у вас грыжа, проконсультируйтесь с врачом. И ознакомьтесь с советами в Wise Choices о том, как предотвратить ухудшение грыжи. Имейте в виду, что любому, у кого внезапно возникла боль в паху, следует немедленно обратиться за медицинской помощью.
Аневризма брюшной аорты — NHS
Аневризма брюшной аорты (АБА) — это выпуклость или опухоль аорты, главного кровеносного сосуда, идущего от сердца вниз через грудную клетку и живот.
AAA может быть опасным, если не обнаружен на ранней стадии.
Со временем он может увеличиваться в размерах и может лопнуть (разорваться), вызывая опасное для жизни кровотечение.
Скрининг на AAA обычно предлагается NHS всем мужчинам в возрасте 65 лет и старше.
Женщинам в возрасте 70 лет и старше, у которых есть основные факторы риска, такие как высокое кровяное давление, также можно посоветовать пройти скрининг на АБА.
Симптомы аневризмы брюшной аорты (ААА)
AAA обычно не вызывают каких-либо явных симптомов и часто обнаруживаются только во время скрининга или тестов, проводимых по другой причине.
У некоторых людей с AAA есть:
- ощущение пульсации в животе (как сердцебиение)
- боль в животе, которая не проходит
- боль в пояснице, которая не проходит
Если AAA разрывается, это может вызвать:
Немедленно вызовите 999 скорую помощь, если у вас или у кого-то появятся симптомы вспышки АБА.
Когда обращаться за медицинской помощью
Как можно скорее запишитесь на прием к терапевту, если у вас есть симптомы, особенно если у вас повышенный риск АБА.
Может быть проведено ультразвуковое сканирование вашего живота, чтобы проверить, есть ли оно у вас.
Немедленно вызовите скорую помощь по номеру 999, если у вас или у кого-то появятся симптомы вспышки АБА.
Кто подвержен риску аневризмы брюшной аорты (ААА)
АБА может образоваться, если стороны аорты ослабнут и раздуваются наружу. Не всегда понятно, почему это происходит, но есть вещи, которые увеличивают риск.
К людям с повышенным риском развития AAA относятся все мужчины в возрасте 66 лет и старше и женщины в возрасте 70 лет и старше, которые имеют один или несколько из следующих факторов риска:
- высокое кровяное давление
- хроническая обструктивная болезнь легких
- высокий холестерин в крови
- семейный анамнез AAA
- сердечно-сосудистые заболевания, такие как сердечные заболевания или инсульт в анамнезе
- они курили или ранее курили
Если вы беспокоитесь, что можете подвергнуться риску заражения, обратитесь к терапевту. AAA.Они могут предложить пройти сканирование и изменить здоровый образ жизни, чтобы снизить риск АБА.
Лечение аневризмы брюшной аорты (ААА)
Рекомендуемое лечение AAA зависит от его размера.
Лечение не всегда необходимо сразу, если риск разрыва АБА низкий.
Лечение:
- маленького размера AAA (от 3 до 4,4 см в диаметре) — рекомендуется проводить ультразвуковое сканирование каждый год, чтобы проверить, не увеличивается ли он; вам сообщат об изменениях в здоровом образе жизни, которые помогут остановить его рост
- средний AAA (4.От 5 см до 5,4 см) — рекомендуется проводить ультразвуковое сканирование каждые 3 месяца, чтобы проверять, не увеличивается ли он; вам также сообщат об изменениях в здоровом образе жизни
- большой AAA (5,5 см или более) — обычно рекомендуется операция, чтобы остановить его увеличение или разрыв.
Спросите своего врача, если вы не уверены, какой размер ваш AAA является.
Снижение риска аневризмы брюшной аорты (ААА)
Есть несколько вещей, которые вы можете сделать, чтобы снизить свои шансы на получение AAA или помочь предотвратить их рост.
К ним относятся:
Если у вас есть состояние, повышающее риск АБА, например высокое кровяное давление, ваш терапевт может также порекомендовать принимать таблетки для лечения этого заболевания.
Скрининг на AAA
В Англии скрининг на AAA предлагается мужчинам в течение года, когда им исполняется 65 лет. Это может помочь обнаружить опухоль в аорте на ранней стадии, когда ее можно будет лечить.
Тест включает быстрое и безболезненное ультразвуковое сканирование, чтобы определить размер аорты.
Если вы мужчина старше 65 лет и не проходили обследование, вы можете попросить пройти обследование, напрямую связавшись с местной службой скрининга AAA.
Женщинам в возрасте 70 лет и другим лицам с сопутствующими факторами риска, такими как высокое кровяное давление или хроническая обструктивная болезнь легких, может также помочь ультразвуковое сканирование. Вам нужно будет попросить направление у терапевта, поскольку в настоящее время женщин обычно не приглашают на сканирование.
Подробнее о проверке на AAA.
Видео: аневризма брюшной аорты
На этом видео показано, как выглядит аневризма брюшной аорты.
Последний раз просмотр СМИ: 5 ноября 2018 г.
Срок сдачи обзора СМИ: 5 ноября 2021 г.
Последняя проверка страницы: 21 мая 2020 г.
Срок следующего рассмотрения: 21 мая 2023 г.
Как избавиться от боли в животе после операции
Иногда абдоминальная хирургия может иногда приводить к хронической боли в брюшном нерве или хронической боли в тазовом нерве. Для людей, чьи брюшные или тазовые нервы были разрезаны, растянуты или иным образом повреждены во время абдоминальной хирургии (например, во время аппендэктомии, гинекологической операции или герниопластики), осложнение, называемое нейропатической болью, вызванной хирургическим вмешательством (SINP), может не только тревожит, но и в некоторых случаях изнуряет.Взаимодействие с другими людьми
ИЭН ХУТОН / Getty ImagesНеясно, как часто это происходит, но исследователи начинают понимать, что нервная боль после операции встречается гораздо чаще, чем считалось ранее.
Некоторые исследования показали, что до 30% обычных операций на брюшной полости, таких как гистерэктомия и пластика грыжи, приводят к некоторой степени хронической нервной боли.
Это может быть интересно прочитать, если вы планируете операцию, но есть вещи, которые вы можете сделать, чтобы снизить риск.В то же время исследователи ищут способы снизить риск SINP и эффективно лечить его, если он действительно возникает.
Причины
Известно, что абдоминальная хирургия иногда приводит к повреждению подвздошно-паховых, подвздошно-гипогастральных или генитофеморальных нервов, каждый из которых может вызывать послеоперационную боль в тазовом нерве.
С учетом сказанного, не всегда существует простая взаимосвязь между повреждением нервов и SINP. Существует множество причин, по которым возникает SINP.Среди них:
- Тазовые нервы близки к участкам разреза . Во время обычных операций на органах брюшной полости и таза подвздошно-гипогастральный и подвздошно-паховый нервы часто оказываются непосредственно на линии огня. Из-за анатомических различий между людьми даже самые опытные хирурги могут перерезать эти нервы.
- Анатомически тазовые нервы у каждого человека разные . Строение тазового нерва может сильно различаться от человека к человеку.У некоторых людей нервы располагаются под мышцами живота. У других людей они могут проходить сквозь них. У некоторых людей больше ветвей тазовых нервов, чем у других. Избежать повреждения тазового нерва во время операции непросто, когда существует множество возможных вариаций.
- Растяжение тазовых нервов также может вызвать повреждение . Вам не нужно перерезать или надрезать тазовые нервы, чтобы страдать от хронической боли в тазовых нервах. Иногда во время операции нервы растягиваются настолько, что наносится ущерб.
- Тазовые нервы могут сдавливаться после операции . Зажатие нерва — швами, скобами или хирургической сеткой — также может привести к SINP во время абдоминальной или тазовой хирургии.
- Тазовые нервы могут защемиться после операции. Существенной, но малоизвестной причиной хронической боли в животе после операции является защемление кожного нерва. Это происходит, когда нервы у поверхности живота защемляются при прохождении через прямую мышцу.Считается, что это является причиной около 30% случаев SINP после абдоминальных операций.
Точно так же, как точная причина SINP может быть неизвестна, неясно, какие факторы риска предрасполагают человека к послеоперационной хронической нервной боли. Среди факторов риска, которые, как считается, связаны с SINP, являются предоперационная боль, психологические факторы (такие как крайняя тревога) и интенсивность острой послеоперационной боли.
Безусловно, наиболее частым предиктором SINP является тяжесть острой боли сразу после операции.Чем выше серьезность, тем выше риск SINP.
Диагностика
Диагностика SINP не всегда проста, и в некоторых случаях врачи не могут определить причину. Это также может быть сложно, потому что переживание боли одним человеком часто сильно отличается от переживания другого человека.
Диагноз обычно включает в себя оценку в кабинете врача, во время которой врач задает человеку ряд вопросов, чтобы лучше охарактеризовать тип боли, которую он испытывает (например,г., иголки, колющие, жгучие).
Чтобы субъективно установить уровень боли, которую испытывает человек, врач может выполнить простой опрос, называемый шкалой невропатической боли (NPS), оценивая симптомы по шкале от 0 до 10.
Кроме того, для проверки повреждения нерва могут быть назначены визуализирующие исследования, в том числе компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). Разрабатываются новые технологии визуализации для оценки нервов на клеточном и даже молекулярном уровне.Взаимодействие с другими людьми
В случае компрессии или защемления, диагноз часто можно поставить путем инъекции местного анестетика рядом с местом предполагаемого повреждения нерва (которое можно визуализировать с помощью ультразвука). Любое исчезновение боли после инъекции может помочь врачам точно определить нерв, который нужно лечить.
Лечение
Существует несколько возможных методов лечения хронической боли в тазовом нерве, которая не проходит сама по себе после операции.
Лекарства
Большинство врачей порекомендуют определенные лекарства от хронической невропатической боли.Чаще всего назначают трициклические антидепрессанты и противосудорожные препараты, такие как нейронтин (габапентин).
Новые лекарства, такие как Lyrica (прегабалин), также оказались эффективными для некоторых людей. Хотя эти лекарства изначально не были разработаны для лечения боли, было обнаружено, что они облегчают боль при некоторых состояниях.
Важно отметить, что считается, что антидепрессанты, назначаемые при хронической боли, модулируют болевые рецепторы в головном мозге.Другими словами, врачи не назначают эти препараты, потому что считают, что «ваша боль находится в вашей голове».
Процедуры
Помимо лекарств, существуют определенные процедуры, которые могут помочь облегчить хроническую нервную боль после операции:
- Блокады нервов: Блокады нервов или нервные блокады — это процедуры, которые могут помочь предотвратить или справиться с множеством различных типов боли. Они часто включают инъекции лекарств, которые блокируют болевые сигналы от определенных нервов.
- TENS: Чрескожная электрическая стимуляция нервов (TENS) — это терапия, при которой используются электрические токи низкого напряжения для облегчения боли. Устройство TENS состоит из устройства с батарейным питанием, которое подает электрические импульсы через электроды, размещенные на коже. TENS помогла некоторым людям справиться с трудноизлечимой (устойчивой к лечению) нервной болью.
- Хирургия : В определенных случаях может проводиться хирургическое вмешательство, чтобы восстановить поврежденные нервы. Это может включать восстановление нерва (при котором поврежденный участок нервной ткани удаляется, а здоровые концы снова прикрепляются) или трансплантат нерва (при котором кусок нерва из другой части тела имплантируется в место повреждения). .
Профилактика
Хотя исследователям предстоит пройти долгий путь к определению лучших способов предотвращения SINP, есть несколько вещей, которые могут помочь снизить риск этого слишком распространенного осложнения.
Поскольку тяжесть острой послеоперационной боли тесно связана с риском хронической боли, агрессивное лечение послеоперационной боли считается обязательным. Исследования показали, что агрессивное предварительное лечение боли после операции соответствует лучшему контролю боли в будущем.Взаимодействие с другими людьми
Другими словами, вы должны сообщать своему врачу о любой боли, которую вы испытываете после операции, и не отвергать ее как «что-то, что вы преодолеете».
Перед операцией обязательно поговорите со своим хирургом о том, насколько допустима боль после операции. Это особенно верно, если процедура является выборной, что позволяет качественно взвесить преимущества и риски операции.
Копинг
Большинство исследований показывают, что лучшее лечение нервной боли — это сочетание лекарств, лечебной терапии и мер, связанных с образом жизни.Есть несколько вещей, с которыми вы можете справиться, изучая наиболее эффективные средства лечения:
- Вести журнал боли. Запись вашего опыта может быть очень полезна при хронической боли. Это не только может помочь вам лучше понять вашу боль, чтобы вы могли поделиться своими симптомами со своим врачом, но также может быть эффективным способом определить, что работает, а что не работает при лечении ваших симптомов.
- Изучите методы лечения тела и разума . От медитации до йоги, терапии разума и тела могут не только уменьшить вашу боль, но и уменьшить стресс в вашей жизни, который усугубляет вашу боль.
- Обратитесь за поддержкой. Разговор с другими о своем опыте часто помогает снять стресс от «страданий в тишине». Работа с группой поддержки хронической боли также дает вам возможность задавать вопросы, искать рекомендации или делиться опытом с другими людьми, которые полностью понимают, через что вы проходите.
Слово от Verywell
Если вас беспокоит боль, когда вы приближаетесь к плановой операции, имейте в виду, что большинство людей, перенесших абдоминальную операцию, не испытывают SINP.
По мере того, как становится доступным все больше и больше исследований, хирурги используют более продвинутые методы, чтобы избежать повреждения тазовых нервов во время абдоминальной и тазовой хирургии. Чтобы сделать осознанный выбор в отношении хирургической процедуры, задайте как можно больше вопросов и при необходимости обратитесь за другим мнением.
типов грыж | Клиника грыжи
Если вы испытываете какие-либо из следующих симптомов или подозреваете, что у вас грыжа, важно обратиться к врачу до того, как разовьются осложнения.Посетите нашу страницу «Операции и методы ремонта», чтобы загрузить информационные листы или нашу брошюру для печати.
Паховые грыжи
Паховые грыжи располагаются в нижней части живота, чуть выше складки на ноге, рядом с лобковой областью или рядом с ней. Иногда они могут возникать с обеих сторон лобковой области, и если это так, их называют двусторонними паховыми грыжами. Паховые грыжи вместе с бедренными грыжами составляют 2 типа паховых грыж и могут вызывать боль, которая распространяется на верхнюю часть бедра или мошонку.
Паховые грыжи можно разделить на «прямые» и «непрямые».
- Непрямая паховая грыжа возникает из-за естественной слабости внутреннего пахового кольца.
- A прямая паховая грыжа является результатом слабости в дне пахового канала и чаще развивается у пожилых мужчин старше 40 лет. Дно пахового канала находится чуть ниже внутреннего пахового кольца.
Когда паховые грыжи восстанавливаются с помощью техники, называемой натяжной пластикой, частота рецидивов может быть выше 15%, что означает, что грыжа может появиться снова со временем.Другие методы герниопластики, такие как без натяжения и лапароскопическая без натяжения, имеют гораздо более низкую частоту рецидивов, порядка 1%.
Грыжи спортсменов
Грыжа спортсмена — это заболевание, связанное с хронической надпаховой болью в паховой области, связанной с физической нагрузкой. Обычно это прямая паховая грыжа. Симптомы — боль в паху без заметного отека в паху или какого-либо другого объяснения боли.Прежде чем выбрать операцию по поводу грыжи у спортсменов, следует попробовать все неоперационные возможности, включая достаточное облегчение и восстановление самых нежных структур и мышц.
Бедренные грыжи
Бедренные грыжи наряду с паховыми грыжами относятся к паховым грыжам. Они гораздо чаще встречаются у женщин, но могут встречаться и у мужчин. Эти грыжи появляются чуть ниже паховой складки. Слабость в нижней части паха позволяет кишечному мешку опускаться в бедренный канал — пространство рядом с бедренной веной, по которому течет кровь из ноги.Эти грыжи более подвержены ущемлению или удушению в качестве раннего осложнения, чем паховые грыжи. Поэтому, как только эти грыжи будут диагностированы, очень рекомендуется раннее лечение до того, как возникнут такие осложнения.
Послеоперационные грыжи
Грыжа, которая появляется в брюшной полости на месте предыдущей операции, известна как послеоперационная грыжа. Эти грыжи могут появляться через несколько недель, месяцев или даже лет после операции и могут варьироваться по размеру от маленьких до очень больших и сложных.Если вы считаете, что у вас послеоперационная грыжа, важно обратиться к врачу, поскольку она может расшириться и ее будет очень трудно исправить. Пластика послеоперационной грыжи иногда покрывается АКК.
Пупочные грыжи
Пупочные грыжи возникают рядом с пупком или пупком, который возникает из-за естественной слабости кровеносных сосудов пуповины. Эти грыжи могут возникать у младенцев во время или сразу после рождения и могут исчезнуть к трем или четырем годам. Однако область слабости может сохраняться на протяжении всей жизни и может возникать у мужчин, женщин и детей в любое время.У взрослых пупочные грыжи не проходят и со временем могут прогрессировать. Иногда они вызваны давлением в животе из-за избыточного веса, чрезмерного кашля или беременности.
Эпигастральные грыжи
Эпигастральные грыжи чаще встречаются у мужчин, чем у женщин. Они возникают из-за слабости, разрыва или разрыва в мышцах или сухожилиях верхней брюшной стенки на линии между грудиной и пупком или пупком.
Вентральные грыжи
Похоже на эпигастральную грыжу
Спигелевы грыжи
Выпячивание кишечника или пустой мешок из-за слабости между мышечными волокнами брюшной стенки, часто с правой стороны живота.Часто явной припухлости или шишки нет, поэтому их практически невозможно обнаружить. Он развивается между мышцами брюшной стенки, а не выступает через слои жира. Его можно принять за другой тип жалоб со стороны брюшной полости. Это довольно редкий тип грыжи, который встречается как у мужчин, так и у женщин. Это часто развивается в более позднем возрасте, когда мышцы живота становятся слабее.
Причины включают занятия спортом (чрезмерное скручивание или повороты), хронический кашель, например, от курения, избыточного веса или ожирения, напряжения во время мочеиспускания или дефекации, подъема тяжелых предметов, травм живота.Симптомы могут включать плохую работу кишечника или запор, тупую боль в животе, боль при сгибании или растяжении, заметную небольшую припухлость у людей с худым / низким содержанием жира (в противном случае это может быть трудно наблюдать). Диагностика может быть затруднена, исходя из симптомов пациента, осмотра и пальпации области, рентгена. Лечение путем открытой или лапароскопической хирургии с использованием хирургической сетки для восстановления области.
Хиатальные грыжи
Грыжи пищеводного отверстия диафрагмы немного отличаются от других типов грыж, потому что они представляют собой слабое место или отверстие в диафрагме, которая представляет собой мышцу, отделяющую грудную полость от брюшной полости.Эти грыжи вызывают рефлюкс кислоты из желудка в пищевод, что может привести к изжоге, боли и эрозии пищевода. Хирургическое лечение этого типа грыжи обычно более сложное и может потребовать более длительного пребывания в больнице.
Более подробная информация по этому поводу доступна на другом нашем веб-сайте www.endoscopyclinic.co.nz
Приобретенные и врожденные грыжи
Грыжи также можно классифицировать по времени их возникновения. Человек может родиться с грыжей, или грыжа может появиться в результате повседневной деятельности.
- Приобретенные грыжи возникают в результате жизненного износа, такого как роды, увеличение веса и другое напряжение мышц.
- Врожденные грыжи присутствуют с рождения и возникают в местах слабости брюшной стенки.
- Детские грыжи почти всегда врожденные.
Вправляемые грыжи против невправимых
Грыжу с выпуклостью можно классифицировать в зависимости от того, может ли выпуклость быть уплощенной (или уменьшенной).
- A Вправляемая грыжа — грыжа с выпуклостью, которая сглаживается, когда вы ложитесь или мягко надавливаете на нее. Этот тип грыжи не представляет непосредственной опасности для вашего здоровья, хотя может быть болезненным и со временем ухудшаться, если не лечить.
- Невправимая грыжа возникает, когда петля кишечника оказывается зажатой, и вы теряете способность выравнивать выпуклость. Невправимые грыжи часто очень болезненны и требуют немедленной медицинской помощи.
Грыжи, потенциально опасные для жизни
Грыжи также можно классифицировать в зависимости от их статуса и степени тяжести. Грыжа с ущемлением или грыжа с непроходимостью — это грыжа, в которой оказались зажаты ткани. Это также называется невправимой грыжей и является очень серьезным заболеванием, поскольку может привести к ущемлению кишечника или тканей. Ущемленная грыжа возникает, когда часть вашего кишечника или другой ткани становится плотно захваченной, и кровоснабжение прекращается. Удушение грыжи может привести к гангрене. Это состояние считается неотложной медицинской помощью и требует немедленной операции для устранения закупорки и восстановления грыжи.
Грыжи у женщин
Грыжи у женщин встречаются реже, чем у мужчин, однако грыжи у женщин могут вызывать хроническую боль в области таза, и лечение грыжи очень эффективно устраняет причину этой боли. Основными видами грыж, которые могут развиться у женщин, являются — непрямые паховые грыжи, бедренные грыжи и пупочные грыжи.
Симптомы грыж у женщин —
- Выпуклость или припухлость, которые могут появляться и исчезать с эпизодами боли и болезненности
- Хроническая тазовая боль
- Боль при напряжении, подъеме тяжестей или кашле
Полное руководство по диастазу прямой кишки: правда о абдоминальном разделении
Что такое диастаз прямой кишки?
Чтобы определить диастаз прямых мышц живота, рассмотрим сами слова. Диастаз означает разлуку. Прямые мышцы живота относятся к мышцам живота, в частности к прямым мышцам живота, или к самым внешним мышцам живота.Таким образом, это состояние буквально означает разделение мышц живота.
Мышцы живота расположены по обе стороны от средней линии и связаны тканью, известной как белая линия. Различные силы могут вызвать раздвигание этих мышц, истончение или, возможно, даже разрыв соединительной ткани.
Беременность — частая причина отслоения живота, хотя многие другие силы, которые создают давление в брюшной полости, также могут быть виноваты.
Эти мышцы пресса и связанная с ними соединительная ткань поддерживают спину и органы.Когда они разделены и истончены, ваша брюшная стенка ослабевает, что делает их менее способными к этому.
В результате ваш живот имеет тенденцию выпирать, и вы можете заметить гребень, спускающийся по средней линии живота — представьте себе половину футбольного мяча или буханку хлеба, — который выступает, когда вы напрягаете или поднимаете плечи от пола.
Есть множество забавных названий для этого знака материнства, в том числе песик, животик мумии и животик младенца. Он также виноват в страшном послеродовом периоде «когда ты должен?» вопрос.
Более научный термин, который вы можете услышать для обозначения этой формы мышечного диастаза, — это разделение прямых мышц живота или DRAM.
Как определить, есть ли у вас диастаз прямой кишки
Диастаз прямых мышц живота классифицируется как промежуток размером примерно 2,7 см (чуть более дюйма) между брюшными мышцами, что примерно соответствует кончикам двух пальцев. Разрыв в четыре-пять пальцев считается тяжелым диастазом прямых мышц живота.
Чтобы получить более точное представление о разделенных мышцах живота или проверить наличие грыж, вы можете пройти УЗИ.Но вы также можете ответить на вопрос: «У меня диастаз прямых мышц живота?» довольно легко самому.
Чтобы узнать, есть ли у вас диастаз прямой кишки, выполните следующие действия:
- Лягте на спину, согнув колени под углом 90 градусов и поставив ступни на землю.
- Положите пальцы на живот ладонью к себе на пупок. Осторожно надавите.
- Поднимите голову над землей и подтяните подбородок к груди, напрягая мышцы живота.
- Вы чувствуете зазор шириной в два пальца или больше? Если да, то у вас диастаз.
- Повторите этот тест немного выше и немного ниже пупка, так как этот зазор может варьироваться.
Другие симптомы абдоминальной сепарации
- Боль в пояснице, бедре или тазу
- Проблемы с пищеварением, такие как запор или вздутие живота
- Вздутие живота
- Пупок Outie
- Утечка мочи
- Грыжа
- Ослабление таза
- Плохая осанка
- Проблемы с дыханием / нормальным движением
- Боль во время секса
- Трудные вагинальные роды
Досадная щель между прессом и выпуклость, которая появляется при напряжении, — это лишь некоторые из множества симптомов, которые может вызвать разделение мышц живота.
Кто наиболее подвержен диастазу прямой кишки?
Мужчины, женщины и дети могут страдать от раздельных мышц живота, но эта проблема чаще всего связана с беременностью, причем новорожденные занимают второе место по распространенности.
Разделение или разрыв мышц во время беременности
Около двух третей женщин сталкиваются с абдоминальной сепарацией во время беременности. Давление растущей матки заставляет мышцы живота раздвигаться, а связанные с беременностью гормоны, вызывающие расслабление тканей, делают это еще более заметным.
Факторы, повышающие риск отделения абразивного отдела во время или после беременности
- Наличие более одного ребенка, особенно если они близки к возрасту лет.
- Возраст старше 35 лет
- Рождение тяжеловесных или многоплодных детей
- Чрезмерное выполнение упражнений на пресс после первого триместра
- Быть миниатюрным
- Снижение тонуса мышц живота перед беременностью
- С выраженным раскачиванием
- Семейный анамнез диастаза (есть генетическая связь)
Для большинства женщин это происходит по истечении 20 недель, но это становится проблемой только после родов.Пространство обычно сокращается примерно через восемь недель после рождения, но во многих случаях слишком большой промежуток сохраняется через месяцы или даже годы после родов.
Фактически, около 40% женщин страдают диастазом через шесть месяцев после родов, а недавнее исследование в Норвегии показало, что около трети матерей страдают диастазом прямых мышц живота через год после родов.
Если диастаз прямых мышц живота не зажил через три-шесть месяцев после родов, он может не зажить без лечения.
Новорожденные и диастаз брюшной стенки
Младенцы также могут рождаться с разделением мышц в брюшной полости.Это может выглядеть как пузырь под кожей живота между пупком и нижней частью грудины.
Это чаще встречается у афроамериканцев и недоношенных детей, но не стоит особо беспокоиться. Восстановление диастаза прямой кишки требуется редко, потому что в этих случаях организм вашего ребенка обычно самовосстанавливается; тело вашего ребенка просто еще не успело преодолеть этот разрыв.
Разделение мышц живота у мужчин (и женщин, не имевших детей)
Причины диастаза прямых мышц живота у нерожавших мужчин и женщин очень похожи на причины диастаза во время беременности: давление в брюшной полости.Источником этого давления является разница.
Некоторые упражнения на пресс, тяжелая атлетика и работа, требующая многократного подъема тяжелых предметов, могут вызвать растяжение живота и привести к разделению живота у мужчин и женщин.
Частые и быстрые изменения веса (диета йо-йо) и ожирение также могут привести к этому состоянию, как и медицинские состояния, приводящие к долгосрочному или краткосрочному скоплению жидкости в брюшной полости.
вещей, которые могут вызвать мужской диастаз:
- Возраст (старше)
- Ожирение
- Быстрая смена веса
- Подъем тяжелых грузов
- Бодибилдинг и тяжелая атлетика
- Генетический анамнез диастаза
- Вирус ВИЧ (изменяет способ хранения жира в организме и перемещает часть жира в брюшную полость)
- Аневризма брюшной аорты
Нельзя: вещи, которые могут ухудшить разделение мышц живота
Когда дело доходит до устранения диастаза прямых мышц живота, то, что вам следует избегать, так же важно, как и то, что вы должны делать, чтобы помочь восстановить повреждение, поскольку определенные действия могут привести к тому, что ваш пресс еще больше раздвинется.Ниже приведены некоторые рекомендации, которых следует избегать, чтобы предотвратить расщепление мышц живота или предотвратить ухудшение состояния.
Не напрягайся
Это применимо независимо от того, поднимаете ли вы тяжелые предметы, сидите или сидите или страдаете запором. Давление на живот, создаваемое этими движениями, может еще больше усугубить расщепление мышцы.
Не наклоняйтесь вперед при толкании коляски
Если вы толкнули один, то знаете, что он тяжелее, чем кажется! Давление на живот, создаваемое этими наклонными / толкающими движениями, может увеличить промежуток между брюшными мышцами.
Избегайте детской переноски с фронтальной загрузкой
Вес ребенка оказывает давление на слабую соединительную ткань. Если вам необходимо носить такую, лучше использовать слинги, которые держат ребенка по диагонали через ваше тело, и как можно скорее переключиться на переноску для спины.
Избегайте определенных упражнений, поз йоги и занятий спортом
Прекращайте определенные тренировки — в основном те, которые режут тело ножом и повышают давление в брюшной полости. Если у вас слабая средняя линия, это может обратить вспять любое произошедшее заживление.Избегайте упражнений, которые выталкивают пупок и заставляют живот сводить вверх, по крайней мере, до тех пор, пока у вас не будет достаточного контроля, чтобы втягивать пупок во время их выполнения.
Упражнения, которых следует избегать при диастазе прямой кишки:
- Стандартные скручивания
- Кроссовер / велосипедные кранчи
- Стандартные места
- Подъемы двумя ногами
- Отжимания
- Отжимания
- Доски передние
- Плавание
- Гольф
- Теннис
- Софтбол
Что нужно делать для лечения диастаза прямой кишки
Легко прочитать приведенный выше раздел и подумать: ну, я думаю, я просто не буду тренироваться.Но это тоже не поможет вашей ситуации. Вы должны работать, чтобы вылечить свой живот.
Некоторые успешно применяют технику Туплера и аналогичные методы, в которых вы выполняете определенные упражнения с диастазом прямых мышц живота, чтобы исправить разделение при ношении брюшной шины, которая защищает и удерживает вместе мышцы живота.
Как только ваши соединительные ткани заживают, пилатес и другие упражнения могут помочь укрепить ваши глубокие мышцы живота (подробнее об этом чуть позже).
Вы также можете ограничить разделение мышц пресса, поработав над укреплением кора перед беременностью и в течение первого триместра.
Еще один простой шаг, который вы можете предпринять, чтобы помочь с разделением мышц и вообще, — это скатиться с кровати, а не сидеть. Это также хорошая идея для здоровья нижней части спины — боль в пояснице — еще одна проблема для многих американцев, особенно для беременных.
Конечно, можно просто жить с диастазом прямых мышц живота. Но, учитывая возможные осложнения, которые могут сопровождать отделенный пресс после беременности, это не обязательно лучший вариант.
И если вы планируете завести еще одного ребенка, особенно важно выполнять легкие упражнения для пресса для восстановления диастаза прямых мышц живота, прежде чем снова забеременеть.Ваш брюшной пресс с большей вероятностью разрастется во время второй и третьей беременностей (и позже), плюс диастаз прямых мышц живота может привести к некоторым осложнениям во время родов (подробнее об этом позже).
Если вы выберете коррекцию диастаза прямых мышц живота (хороший выбор), у вас есть два варианта: 1.) вы можете исправить диастаз прямых мышц живота без хирургического вмешательства, или 2.) вам может быть проведена операция по исправлению диастаза прямых мышц живота.
Обычно вариант 1 является предпочтительным выбором и отправной точкой, поскольку операция тяжелая для организма, дорогая и может привести к осложнениям.
Кроме того, диастаз прямых мышц живота обычно можно исправить без хирургического вмешательства. Но если при диастазе прямых мышц живота физиотерапия, ношение эластичного бинта и т. Д. Не помогает, то врач может порекомендовать операцию.
4 шага, как исправить диастаз прямой кишки без хирургического вмешательства
Мы уже коснулись некоторых элементов того, как лечить диастаз прямых мышц живота, в разделе «Что можно и чего нельзя». В дополнение к этим шагам вам также следует поработать над следующим.
Шаг 1. Используйте хорошую осанку
Сосредоточьтесь на удлинении через макушку, задействуя ядро и сохраняя нейтральное положение таза.Если вы стоите, убедитесь, что вы не скручиваете колени и не сгибаете ягодицы (сжимаете ягодицы). Эти правила правильной осанки применимы независимо от того, сидите ли вы, стоите или в движении.
Дыхание — еще один компонент хорошей осанки, о котором иногда забывают. Вы должны сделать усилие, чтобы глубоко дышать по бокам и сзади грудной клетки, мягко подтягивая пупок к позвоночнику на выдохе.
Это поможет вам найти и привести в тонус глубокие мышцы живота, которые имеют решающее значение для реабилитации диастаза прямых мышц живота.Чтобы узнать больше о хорошей осанке, попробуйте нашу 21-дневную проверку осанки.
Шаг 2. Выполняйте упражнения для укрепления глубоких мышц кора
Этот шаг во многом пересекается с шагом 1. Упражнения для коррекции диастаза должны быть сосредоточены на задействовании и проработке всего кора.
В каждом упражнении, которое вы выполняете для лечения диастаза прямых мышц живота, вы должны сосредоточиться, чтобы активировать глубокое ядро - расслабляя мышцы тазового дна и глубоко дыша (как описано выше), чтобы застегнуть молнию внизу живота. Эта подготовительная работа делает упражнения на разделение живота более эффективными, а также помогает восстановить связь между разумом и телом.
Вакуумный кранч в его многочисленных вариациях снова и снова становится одним из лучших упражнений при диастазе прямых мышц живота, поскольку он задействует поперечные мышцы живота. Вот несколько инструкций для этого:
Вакуумный кранч: лучшее упражнение при диастазе прямой кишки
- Сядьте на пол, скрестив ноги и положив руки на живот.
- Сделайте глубокий вдох, позволяя животу полностью расшириться.
- На выдохе втяните мышцы живота как можно дальше к позвоночнику.
- Задержитесь в этом положении, а затем сделайте крошечные вдохи. С каждым выдохом подталкивайте живот все сильнее и сильнее.
- Попробуйте выполнять это упражнение по 10 минут каждый день
Вы можете выполнять это упражнение для брюшного пресса, чтобы облегчить диастаз прямых мышц живота во многих положениях, пока ваша спина ровная. Например, вы можете сесть на колени, встать, слегка согнув колени, встать на четвереньки или даже лечь на бок в позе эмбриона.
Другие упражнения для естественного лечения диастаза прямой кишки
- приседания
- наклоны таза
- ягодичный мостик
- каблук шлепанцы
- кошка коров
- птица собака
- отдача на одной ноге
- Вращательные упражнения стоя
- отжимания стоя
- подъемники головные
Шаг 3: Носите шину или связующее устройство для прямой кишки при диастазе
Ношение бандажа для живота может помочь с разделением мышц живота после беременности в сочетании с одобренной физиотерапией или упражнениями.
Эти ремни поддержки живота наиболее полезны в течение нескольких недель после родов или в первые недели лечения диастаза прямых мышц живота, не связанного с беременностью.
Это специальное связующее для живота медицинского класса от диастаза прямых мышц живота поддерживает и сжимает нижнюю часть спины и живот, помогая уменьшить отек и поддерживая слабые ткани. Поддержка также отлично подходит для симптомов, связанных с диастазом прямых мышц живота, таких как боль в пояснице.
Подходит для мужчин и женщин, его очень легко надевать и регулировать.Он изготовлен с использованием застежки медицинского назначения, которая в 10 раз прочнее стандартной застежки, используемой в розничной торговле. А его впитывающая влага ткань делает его удобным даже во время тренировок.
Однако вам не следует использовать шину для лечения диастаза в течение длительного времени, так как вы не хотите, чтобы ваши мышцы зависели от опоры. Кроме того, хотя связывание может помочь поддерживать слабые мышцы, оно не будет способствовать восстановлению связи вашего разума с мышцами и не задействует ваши поперечные мышцы.
Чтобы устранить проблему, а не просто симптом, вам нужно будет выполнять упражнения, чтобы закрыть абдоминальное разделение, в дополнение к ношению живота при диастазе прямых мышц живота.
Шаг 4. Рассмотрите возможность физиотерапии диастаза прямой кишки
В некоторых случаях вы сможете исправить диастаз прямых мышц живота самостоятельно, используя методы, описанные ранее. Но в более серьезных случаях вам, вероятно, потребуется обратиться к физиотерапевту, чтобы вылечить живот.
Некоторые женщины также пользуются различными очными или онлайн-курсами, основанными на таких программах, как Tupler Technique, Keller’s Dia Method и MuTu System, в качестве лишь нескольких примеров.
Нужна ли операция для устранения диастаза прямой кишки?
В некоторых случаях, когда диастаз прямых мышц живота считается тяжелым, а другие методы коррекции не помогли избавиться от разделения, может потребоваться операция для устранения повреждения.
Это особенно верно, если ваша соединительная ткань отрывается от мышц, оставляя обнаженными ваши органы и повышая риск ущемления брюшной или пупочной грыжи.
Вы можете рассмотреть вариант ношения обертывания для мышц живота, предназначенного для предотвращения грыжи внутренних органов наружу до / вместо операции.
Одним из хирургических вариантов лечения этого типа травм живота является абдоминопластика, также известная как «подтяжка живота». С помощью этой процедуры хирург сгибает и сшивает ваш слабый / разорванный центральный гребень.Он или она может также удалить лишнюю кожу, ткани и / или жир с этой области.
Подобная процедура также может быть выполнена лапароскопически, когда хирург восстанавливает послеродовое разделение мышц, используя несколько небольших разрезов, а не один большой разрез.
Имейте в виду, что большинство страховых компаний считают операцию по восстановлению диастаза прямой кишки косметической процедурой и поэтому обычно не покрывают ее.
Также знайте, что операция редко бывает незначительной. Во время восстановления после операции диастаза прямых мышц живота у вас будет небольшая боль.
Этот период будет включать ограничение подвижности в течение недели или двух сразу после процедуры. В течение пяти-шести недель после операции вы не сможете выполнять какие-либо упражнения на поднятие тяжестей или основные упражнения, чтобы свести вместе отдельные мышцы живота.
Пост-госпитальный протокол, вероятно, будет включать некоторое время ношение брюшного бандажа на животе. Это может поддержать нежные ткани и уменьшить отек.
И знайте, что операция по разделению опухоли брюшной полости может занять от шести месяцев до года, чтобы исчезли и шрамы стали более плоскими, размягченными и исчезнувшими.Манипуляции с рубцовой тканью могут ускорить этот процесс и предотвратить развитие чувствительности вдоль линии разреза.
При любом хирургическом вмешательстве существует риск инфицирования и других осложнений. В некоторых случаях хирург может решить использовать медицинскую сетку для лечения травмы брюшной мышцы, и у вас может быть аллергия на материал, что приведет к проблемам в будущем.
шагов, которые вы можете предпринять, чтобы ограничить абдоминальное отделение во время беременности
Конечно, предпочтительнее в первую очередь предотвратить возникновение диастаза прямых мышц живота, чем решать проблему после того, как мышцы живота начали разделяться.
Если беременность является причиной вашего диастаза, лучшее, что вы можете сделать, — это ограничить ущерб. Но если вы мужчина или женщина, которые не беременны, вы можете кое-что сделать, чтобы полностью предотвратить проблему и связанные с ней симптомы.
В их число входят:
- Избегание движений, которые изолируют мышцы живота или включают толчки в ребрах
- Лежание и вставание с правильной осанкой
- Упор на более комплексные упражнения (например, приседания), укрепляющие все тело
- Работа над укреплением кора перед беременностью и в первом триместре
- Поддержание здорового веса (и снижение веса при необходимости)
- Сохраняйте активность, даже если вы беременны
Исцеление диастаза прямой кишки
Знайте, что вылечить диастаз прямых мышц живота никогда не поздно.Спустя годы после родов или столкновения с каким-либо другим сценарием, вызвавшим разделение мышц живота, вы все еще можете вернуть эти мышцы вместе.
Сколько времени потребуется на лечение диастаза прямых мышц живота, будет зависеть от тяжести вашего состояния и вашей приверженности выполнению работы, необходимой для коррекции диастаза. Кроме того, соединительная ткань у всех разная, а это значит, что скорость устранения абдоминального разделения будет сильно различаться.
Более слабая соединительная ткань заживает дольше, а гормоны, такие как инъекции релаксина или стероидов, могут ослабить эту ткань.Вообще говоря, люди «от природы гибкие» и те, у кого появляются растяжки, более склонны к слабой соединительной ткани.
Для некоторых восстановление диастаза прямых мышц живота (до расстояния в один палец) может занять всего шесть недель, но для других этот срок может растянуться до года и более. Но хорошая новость в том, что вы, вероятно, начнете видеть результаты к трехнедельной отметке.
Знайте, что вам, возможно, придется пройти курс лечения диастаза прямых мышц живота более одного раза.В середине соединительной ткани живота всегда будет слабое место — пупок. Давление на это слабое место из-за другой беременности, увеличения веса или какого-либо другого состояния может снова вызвать диастаз мышц живота и его многочисленные забавные симптомы.


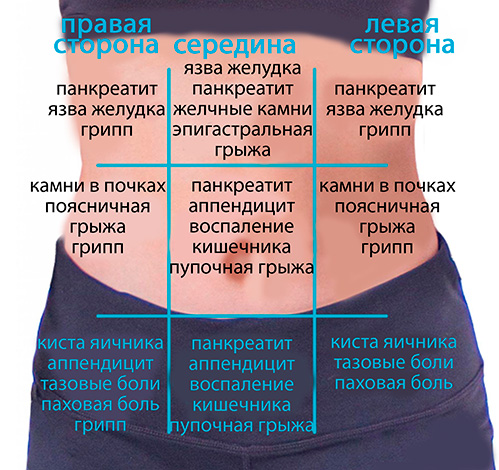

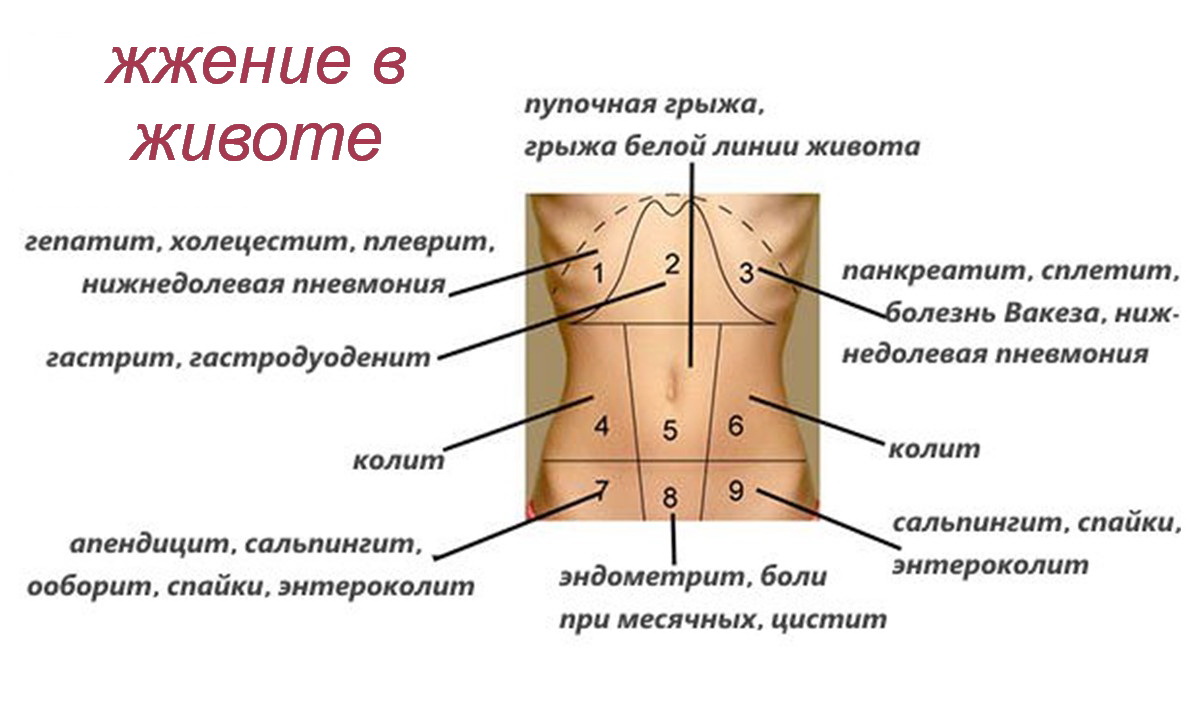 Могут быть заметны внешним выпячиванием на брюшной стенке или в области паха.
Могут быть заметны внешним выпячиванием на брюшной стенке или в области паха. Среди дополнительных симптомов могут быть повышение температуры, болезненность при половом акте, обильные (или нехарактерные) выделения из влагалища, боль в пояснице.
Среди дополнительных симптомов могут быть повышение температуры, болезненность при половом акте, обильные (или нехарактерные) выделения из влагалища, боль в пояснице.

 Также могут наблюдаться признаки со стороны желудочно-кишечного тракта (диарея, рвота)
Также могут наблюдаться признаки со стороны желудочно-кишечного тракта (диарея, рвота)
