Аппаратные методы диагностики легочных патологий — КТ, рентген, флюорография: различия и особенности
Главная статьи КТ, рентген, флюорография: различия и особенностиДля диагностики легочных заболеваний незаменимы неинвазивные рентгенологические методы — флюорография, рентгенография, компьютерная томография.
В основе каждого из этих методов лежит способность рентгеновских лучей проникать сквозь различные материалы и быть запечатленными на пленке или электронной матрице. Рентгеновское излучение возникает при ускоренном передвижении заряженных частиц — электронов. В медицине свойства рентгеновского излучения научились использовать во благо уже в первой половине 20 века — польза от точной диагностики и и риск от отказа ее проведения заведомо превалируют над возможным вредом ионизирующего излучения.
Принцип работы рентгеновского аппарата, флюорографа и компьютерного томографа схож — каждое из устройств содержит испускающую лучи трубку и приемник изображения.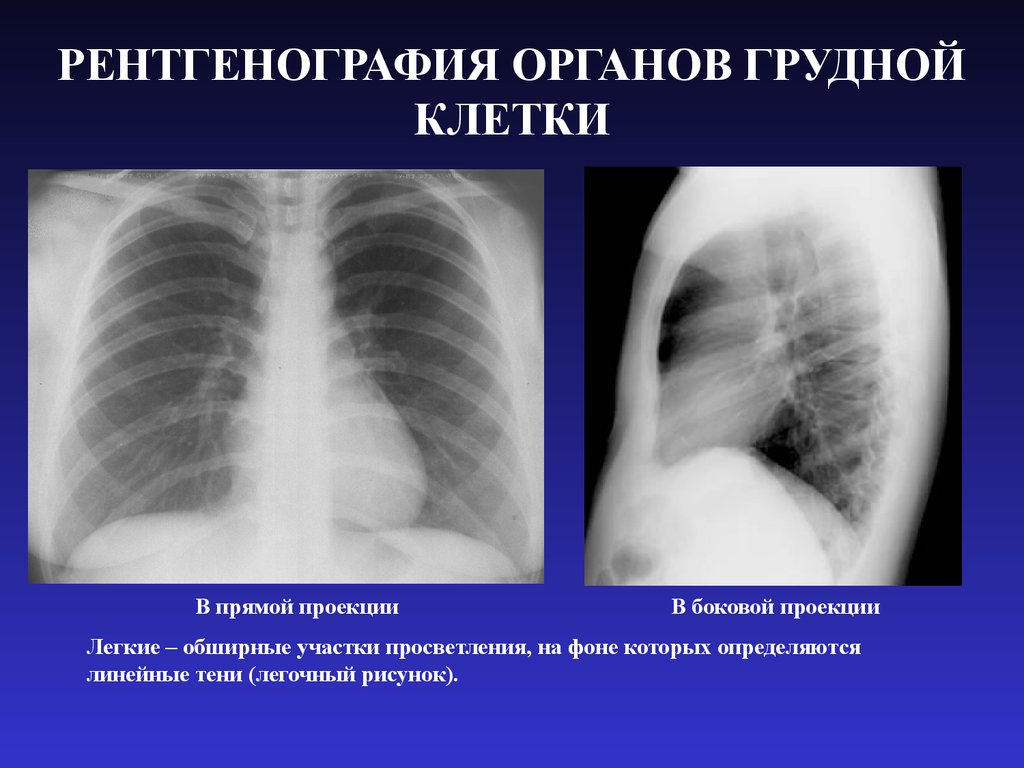 Но есть и различия. Рассмотрим методы подробнее.
Но есть и различия. Рассмотрим методы подробнее.
Рентгенография
Рентгенография — исторически самый ранний из рентгенографических методов в диагностике. Первый в мире рентгенологический институт был открыт в Петербурге в 1918 году.
Рентгеновское излучение, прошедшее через исследуемую область тела, проецируется на специальную фотопленку или чувствительную к этому излучению электронную матрицу (в современных аппаратах). Проходя через препятствие, излучение ослабляется, но различные ткани тела ослабляют его по-разному. Так, плотная костная ткань ослабляет излучение гораздо сильнее, чем мягкие ткани, такие как кожа и мышцы. Кости выглядят на снимке как светлая часть изображения. По сути, рентгеновский снимок — это теневая картина, где патологии видятся как осветления или затемнения там, где их не должно быть.
Особенности
- Качество полученных снимков зависит от навыков лаборанта.
- Итог представляет собой одно изображение трехмерного объекта (грудной клетки) на плоскости.

- Выявляются только патологии большого размера, например, врач-рентгенолог может не обнаружить опухоль в легких менее 1 см.
Флюорография
Изначально проведение рентгенографии стоило дорого, так как изображение легких проецировалось на серебросодержащую пленку в масштабе 1:1. Для удешевления процесса было придумано выводить изображение на флуоресцирующий экран, а на фотопленке запечатлевать изображение уже с этого экрана — итоговый снимок стал получаться гораздо меньших размеров. Новый метод получил название флюорографии. В России флюорография получила распространение с 1947 года.
Сегодня это цифровой метод получения изображения тканей человеческого тела — снимки хранятся в электронном виде. Их можно передавать на цифровом носителе или распечатать. Если проведение рентгена возможно для любой части тела, то под флюорографией подразумевается исследование органов грудной клетки. Благодаря низкой себестоимости, простоте и быстроте исследования, флюорография используется как массовый скрининговый метод, то есть проводится людям у которых нет симптомов легочных заболеваний.
На флюорографическом изображении будут видны ярко выраженные изменения ткани легких, которые свидетельствуют о серьезных поражениях при туберкулезе, пневмонии, онкологии.
Если на флюорографии будут видны какие-либо изменения, пациенту для дообследования будет обязательно назначен другой метод диагностического исследования — чаще всего, компьютерная томография.
Особенности
- Дает уменьшенное, не всегда качественное изображение.
- Обладает невысокой информативностью. Даже если проблема присутствует, на снимке это видно хуже, чем на рентгеновском изображении.
Компьютерная томография (КТ)
КТ — самый современный из представленных методов. Компьютерный томограф — сложный комплекс оборудования, важная часть которого — программное обеспечение. По итогам компьютерной томографии программа постобработки создает трехмерное изображение исследуемой области.
При проведении КТ аппарат делает послойные сканы с шагом от 0,5 мм. То есть на томограмме будут видны уже те изменения, размер которых совпадает с этим значением. Так как во время компьютерной томографии создается не одно изображение, а серия сканов, врач-рентгенолог видит патологии вне зависимости от глубины расположения в тканях.
То есть на томограмме будут видны уже те изменения, размер которых совпадает с этим значением. Так как во время компьютерной томографии создается не одно изображение, а серия сканов, врач-рентгенолог видит патологии вне зависимости от глубины расположения в тканях.
В отличие от предыдущих методов, при КТ почти в трети случаев применяется контрастирование. Йодсодержащее контрастное вещество, которое вводится внутривенно или принимается перорально (например, для исследования кишечника) подсвечивает на сканах патологически измененные ткани.
Особенности
- По сравнению с рентгеном и флюорографией, лучевая нагрузка при проведении КТ выше. Так при рентгене легких лучевая нагрузка составляет 0,1–0,2 мЗв (миллизиверта), а при проведении КТ среднее значение будет 2,2 мЗв, но потенциальный вред этой диагностической процедуры несравнимо меньше пользы ранней диагностики серьезных заболеваний.
ПЭТ/КТ
Позитронно-эмиссионная томография (ПЭТ) — это аппаратный радиоизотопный метод диагностики патологий. Пациенту за 60-90 минут до исследования внутривенно вводится специальный радиоактивный фармацевтический препарат (после исследования это вещество быстро и безопасно выводится из организма). Препарат интенсивно накапливается некоторыми тканями организма, такими как мозг, печень и большинство видов злокачественных опухолей. ПЭТ проводится совместно с КТ — то есть по очереди проводятся два сканирования подряд.
Пациенту за 60-90 минут до исследования внутривенно вводится специальный радиоактивный фармацевтический препарат (после исследования это вещество быстро и безопасно выводится из организма). Препарат интенсивно накапливается некоторыми тканями организма, такими как мозг, печень и большинство видов злокачественных опухолей. ПЭТ проводится совместно с КТ — то есть по очереди проводятся два сканирования подряд.
Особенности
- Применяется преимущественно для диагностики онкологических заболеваний, сложных для диагностики другими методами.
- Очень дорогой и сложный метод, малодоступный в России.
- При проведении ПЭТ пациент лежит в аппарате неподвижно не меньше получаса, а затем еще две–три минуты проводится компьютерная томография.
- Доза лучевой нагрузки — 14 мЗв и выше за одно исследование.
Рентгенологические методы диагностики пневмонии
При подозрении на пневмонию в типичном течении, врач скорее всего назначит рентгенографию грудной клетки. К сожалению, рентгенография показывает уже более серьезные изменения и начальную стадию этого осложнения можно попросту пропустить. Значит, есть возможность поставить ошибочный диагноз, то есть начать необходимое лечение несвоевременно.
К сожалению, рентгенография показывает уже более серьезные изменения и начальную стадию этого осложнения можно попросту пропустить. Значит, есть возможность поставить ошибочный диагноз, то есть начать необходимое лечение несвоевременно.
Не стоит делать при наличии симптомов пневмонии флюорографию, так как это исследование покажет только серьезные изменения и все равно придется проходить другое исследование — чаще всего, КТ.
Рентгенологические методы диагностики осложнений коронавируса
Одно из частых осложнений при COVID-19 — пневмония, в том числе, бессимптомная, которая может привести к снижению объема легких, гипоксемии, тромбоэмболии легочных сосудов. Поэтому если есть подозрение на коронавирус, так же, как и в случае с диагностированной пневмонией, лучше начать диагностику с КТ, чтобы успеть увидеть даже небольшие изменения. Флюорография и рентгенография при подозрении на коронавирус не окажутся по-настоящему информативными.
Рентгенологические методы диагностики туберкулеза легких
Федеральные клинические рекомендации по диагностике и лечению туберкулеза органов дыхания все еще включают в себя ежегодное прохождение флюорографии лицами старше 15 лет, но главный специалист по лучевой и инструментальной диагностике Министерства Здравоохранения РФ Тюрин И./hands-holding-a-chest-x-ray--close-up-138546308-5bdb7e894cedfd0026b4deba.jpg)
Из всех современных аппаратных методов самый эффективный для обнаружения туберкулеза легких на начальной стадии — низкодозная компьютерная томография. Себестоимость КТ в разы выше, чем у рентгенологических методов прошлого поколения, также томография требует применения дорогостоящего оборудования и привлечения более квалифицированного персонала, но польза ранней диагностики туберкулеза делает затраты на применение этого метода более чем обоснованными.
Тестировалась методика выявления туберкулеза в латентной форме с помощью ПЭТ/КТ, но это дорогостоящий способ, а вред и диагностическая ценность не уравновешены, поэтому метод не получил распространения в диагностике.
Рентгенологические методы диагностики рака легких
Назначить КТ или рентген легких при пневмонии сможет только врач после изучения симптомов, лабораторных анализов, индивидуальной клинической картины пациента. Наличие жидкости или гноя в альвеолах, а также фиброз визуализируется и на рентгенограмме и на сканах КТ. Однако традиционного рентгена при пневмонии I-II степени может быть недостаточно, в то время как на КТ она видна более определенно как «матовые стекла». При атипичной пневмонии и при коронавирусе рекомендуется сделать КТ легких.
ПЭТ/КТ — самый эффективный рентгенологический метод диагностики рака легких, который помогает врачу увидеть мельчайшие очаги поражения. Но использовать эту диагностику в качестве первой не рекомендуется также из-за повышенной лучевой нагрузки. Скорее этот метод предпочтителен, если уже стоит онкологический диагноз и врач хочет увидеть, насколько распространилось поражение, затронуты ли лимфоузлы, или узнать характер диагностированной опухоли.
Методы диагностики состояния легких, не основанные на рентгенографии
Для диагностики легочных заболеваний незаменимы неинвазивные рентгенологические методы — флюорография, рентгенография, компьютерная томография.
УЗИ легких
Долгое время ультразвук не применялся для оценки состояния легких ввиду невысокой информативности — на УЗИ не визуализируются тканевые структуры в глубине легких, а доступная для исследования область (УЗ-окно) ограничивается межреберными узкими промежутками. В первую очередь, УЗИ покажет в легких скопление жидкости, которое почти всегда свидетельствует о патологии — от воспаления до онкологии.
В диагностической практике этот метод используется как дополнительный. УЗ-диагностика дополняет, но не заменяет рентгенологические исследования грудной клетки. Плюсы этого вида диагностики — мобильность аппаратуры и отсутствие ионизирующего излучения, благодаря чему УЗИ может применяться для отслеживания течения подтвержденного заболевания в динамике.
МРТ легких
Магнитно-резонансная томография не является информативной для первичной оценки состояния легких. Предполагается развивать направление МР-диагностики при выявлении легочных патологий, так как в его основе не лежит радиационное излучение, но пока что этот метод не может применяться как первый или единственный для исключения каких-либо патологий легких, в первую очередь, из-за отсутствия стандартных, согласованных протоколов. Министерство Здравоохранения Российской Федерации не рекомендует применять МРТ легких для диагностики пневмоний, вызванных COVID-19.
Сегодня «золотой стандарт» аппаратной диагностики легочных патологий — компьютерная томография. При оценке течения диагностированной проблемы и отслеживании динамики лечения используются и другие, в том числе и не рентгенологические методы, в случаях, которые определяет лечащий врач. КТ помогает обнаружить признаки патологий в ранней стадии, когда лечение особенно эффективно и выздоровление чаще полное и без последствий.
Что показывает рентген легких и бронхов
Рентгенография – широко известный метод диагностики, используемый с целью оценки состояния внутренних органов и костной системы. В этой статье мы рассмотрим, что показывает рентген легких и бронхов, что можно увидеть на снимках, как проходит процедура и когда назначается.
Рентген легких у взрослых может показать практически все серьезные патологии на ранней стадии. Диагностика выявляет следующие заболевания: эмфизему, пневмонию, плеврит, раковые опухоли и другие новообразования, бронхит, спайки в лёгких, туберкулез, отек легких, саркоидоз, абсцесс легкого, фиброз лёгких. На рентгене видно тень и просветление, так как снимок является негативом пленки. Тень указывает на уплотненные области легких, а белые пятна указывают на скопление воздуха или жидкости. Для получения полной картины процедуру проводят в двух или трех проекциях (прямая, косая, боковая). Туберкулез на рентгене лёгких хорошо виден на самой ранней стадии. Диагностика позволяет определить локализацию очага и область распространения в тканях.
Диагностика позволяет определить локализацию очага и область распространения в тканях.
Покажет ли рентген воспаление легких, бронхит и насколько целесообразен при пневмонии?
В первую очередь рентгенография легких назначают именно при подозрении на пневмонию, онкологию или туберкулез. Многие приравнивают воспаление легких к бронхиту и считают, что при данном заболевании также показан рентген. На самом деле сканирующие лучи не отображают непосредственно бронхи. Диагностировать бронхит по снимку невозможно, но можно предположить этот диагноз по косвенным признакам. Например, по присутствию отёка легкого, изменению его формы, деформации ткани, расположению просветов.
Рентген показал затемнение в легких что это может означать?
Тень в лёгком может указывать как на опасные лёгочные болезни, так и на бракованную пленку. Не стоит впадать в панику, ведь рентгенография является дополнительной диагностикой и по одному снимку никогда не ставят диагноз. Затемнение на пленке выглядит как белое пятно, происхождение которого может быть вызвано множеством причин. Для правильного описания врачи-рентгенологи используют классификаций теней по размерам, локализации, степени уплотнения и даже геометрической форме. Например, треугольная форма указывает на осумкованный плеврит или ателектаз. Пятно может быть тотальным, очаговым, сегментарным, субтотальным.
Для правильного описания врачи-рентгенологи используют классификаций теней по размерам, локализации, степени уплотнения и даже геометрической форме. Например, треугольная форма указывает на осумкованный плеврит или ателектаз. Пятно может быть тотальным, очаговым, сегментарным, субтотальным.
Также важно учитывать местоположение, которое может быть лёгочным или внелёгочным. Любые новообразования, будь то опухоль, киста или абсцесс также дают тень. Уплотнение ткани в легких означает воспалительный процесс. Затемнения вне лёгких могут означать наличие жидкости, аневризму аорты, увеличение лимфоузлов, возможно опухоли позвоночника, пищевода и другие патологии органов грудной клетки.
Для правильного описания снимка необходимо знание всевозможных форм заболеваний и большой практический опыт. Для уточнения диагноза необходимо провести другие обследования и осмотр пациента. Рентгенография выступает дополнительным инструментом получения данных.
Пневмосклероз на рентгене — что это значит для тех, у кого в заключении описан этот диагноз.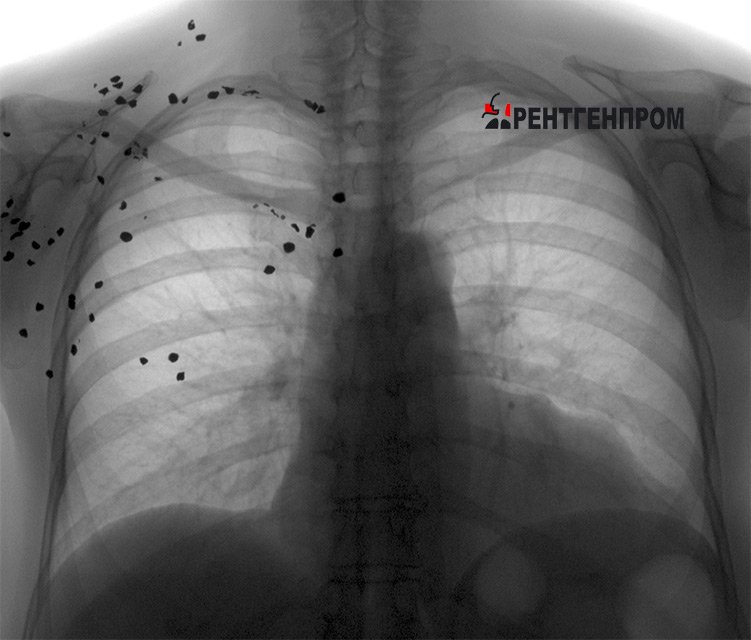 К сожалению, данное заболевание необратимо и требует пожизненного наблюдения у врача. Такая патология выражается в том, что легочная ткань деформируется и утрачивает способность наполнять альвеолы воздухом, а значит в них не происходит газообмен. Основной причиной болезни является длительное влияние инфекции в организме. На ранней стадии заболевание протекает без выраженных симптомов, но на флюорографии пневмосклероз будет прекрасно виден и обнаружен. При наличии подозрительных симптомов следует обратиться к врачу, не дожидаясь ежегодной диспансеризации.
К сожалению, данное заболевание необратимо и требует пожизненного наблюдения у врача. Такая патология выражается в том, что легочная ткань деформируется и утрачивает способность наполнять альвеолы воздухом, а значит в них не происходит газообмен. Основной причиной болезни является длительное влияние инфекции в организме. На ранней стадии заболевание протекает без выраженных симптомов, но на флюорографии пневмосклероз будет прекрасно виден и обнаружен. При наличии подозрительных симптомов следует обратиться к врачу, не дожидаясь ежегодной диспансеризации.
Показания для прохождения диагностики: длительный кашель, одышка, присутствующая независимо от физической нагрузки, присутствие крови или гноя в мокроте, болевые ощущения при вдохе или выдохе, боли в грудной клетке без видимых причин.
Если вас беспокоит какая-то проблема со здоровьем, запишитесь на диагностику. Успех лечения зависит от правильно поставленного диагноза.
Как проводится процедура?
Как делают рентген легких знают все, кто хоть раз проходил флюорографию. Процедура проводится абсолютно таким же способом. Пациент освобождает верхнюю половину тела от украшений и одежды, плотно прижимается грудью или спиной к аппарату и задерживает дыхание на момент снимка. Процедура занимает не более пяти минут и не доставляет дискомфорта. Рентгенолог приступает к описанию сразу же и отдает результат на руки больному. Далее снимок можно показать своему лечащему врачу или любым другим специалистам при необходимости.
Процедура проводится абсолютно таким же способом. Пациент освобождает верхнюю половину тела от украшений и одежды, плотно прижимается грудью или спиной к аппарату и задерживает дыхание на момент снимка. Процедура занимает не более пяти минут и не доставляет дискомфорта. Рентгенолог приступает к описанию сразу же и отдает результат на руки больному. Далее снимок можно показать своему лечащему врачу или любым другим специалистам при необходимости.
Сколько раз в год можно делать рентгенографию зависит от преследуемых целей обследования. Обычно рекомендуется проходить данную диагностику не чаща двух раз в год. Можно ли часто делать и насколько вреден рентген легких зависит от нескольких факторов. Необходимо учитывать возраст пациента, уровень излучения рентген аппаратом и самое главное, показания для проведения обследования. При заболеваниях, угрожающих жизни, вред от излучения будет наименьшим злом для больного, но большим шансом на эффективное лечение. Опасность рентгена легких при родинках на коже безосновательна, так как доза облучения безопасна для здоровья. Если у вас большая родинка в области обследования, предупредите об этом врача, чтобы он учитывал вероятность тени от нее на снимке. Противопоказаний диагностика не имеет, но есть ограничения по возрасту. Крайне нежелательно проводить процедуру детям до 14 лет.
Если у вас большая родинка в области обследования, предупредите об этом врача, чтобы он учитывал вероятность тени от нее на снимке. Противопоказаний диагностика не имеет, но есть ограничения по возрасту. Крайне нежелательно проводить процедуру детям до 14 лет.
Подготовка к исследованию
Подготовки не требуется, но вопросы можно ли курить перед рентгеном и можно ли есть перед рентгеном остаются актуальны для многих людей. Курение никак не изменит результат обследования, а вот кушать не стоит слишком обильно, так как при полном желудке диафрагма немного смещается вверх, следовательно, результат на снимке может быть искажен.
В чем разница КТ и рентгена легких?
Кроме рентгенографии исследование легких делается на компьютерном томографе. При выборе метода диагностики возникают вопросы что лучше КТ или рентген легких? Принцип исследования остается прежней, просвечивание органов рентгеновскими лучами, но рентген дает снимок в одной плоскости, а КТ позволяет получить трехмерное изображение. Что точнее рентген или КТ лёгких? Компьютерная томография дает возможность изучить органы грудной клетки более детально. Преимуществом томографии является информативность, недостатком – высокая доза облучения. Целесообразность в каждом случае определяет врач, учитывая индивидуальные обстоятельства и показания. Делать рентген легких в профилактических целях рекомендуется один раз в год. Людям входящих в группу риска рекомендовано проходить обследование дважды в год. К такой категории относятся сотрудники медицинских учреждений, люди, имеющие в анамнезе хронические заболевания такие как гепатит, ВИЧ, астма и те, кто контактирует с больными туберкулёзом.
Что точнее рентген или КТ лёгких? Компьютерная томография дает возможность изучить органы грудной клетки более детально. Преимуществом томографии является информативность, недостатком – высокая доза облучения. Целесообразность в каждом случае определяет врач, учитывая индивидуальные обстоятельства и показания. Делать рентген легких в профилактических целях рекомендуется один раз в год. Людям входящих в группу риска рекомендовано проходить обследование дважды в год. К такой категории относятся сотрудники медицинских учреждений, люди, имеющие в анамнезе хронические заболевания такие как гепатит, ВИЧ, астма и те, кто контактирует с больными туберкулёзом.
Данная статья размещена исключительно в познавательных целях, не заменяет приема у врача и не может быть использована для самодиагностики.
11 февраля 2019
Рентген Саратов | Флюорография
Рентген в клинике «Медгард» Саратов
С приходом в медицинскую практику новых методов диагностики — УЗИ, МРТ, КТ, существует ошибочное мнение, что рентгенологические исследования потеряли свою актуальность – это не так.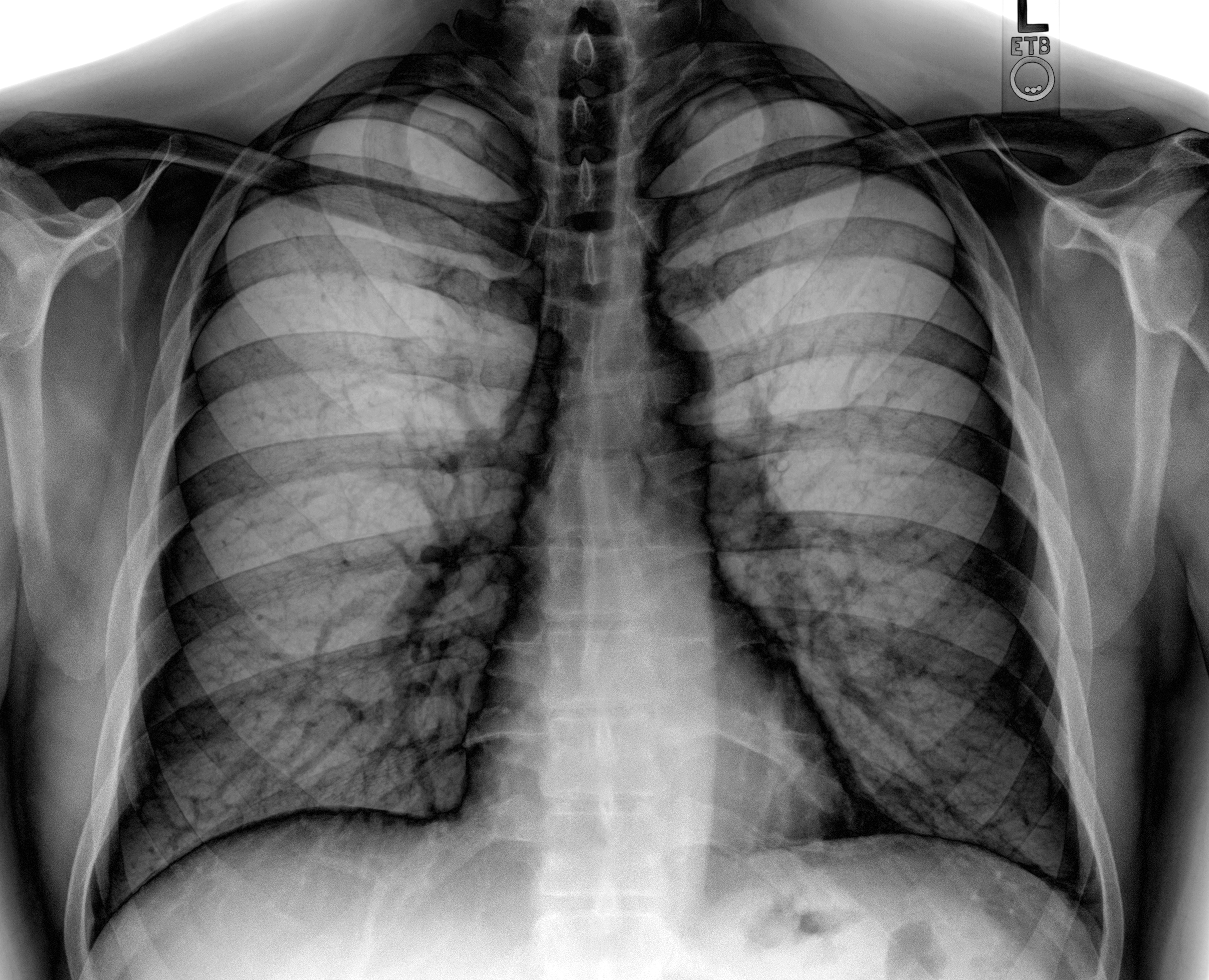
Рентген был и остаётся высокоинформативной диагностической технологией, незаменимой во врачебной практике.
Рентгенография — метод лучевой диагностики, благодаря которому врач получает снимок высокого качества, практически любого органа или структуры организма. Основным преимуществом современной рентгенографии является высокое пространственное разрешение.
За счет разницы плотности между патологическими и нормальными тканями, врачи диагностируют различные болезни легких, костей и других органов. Кроме того, рентгенография отличается разумно низкой стоимостью, без дискриминации качества информативности.
Рентген исследования в клинике «Медгард»
Клиника «Медгард» оснащена инновационным рентгеновским оборудованием Clinodigit EVO, которое позволяет получить снимки самого высокого качества при минимальной лучевой нагрузке на пациента.
Конструкция аппарата обеспечивает удобный доступ к столу для позиционирования пациента. Это особенно важно при проведении специализированных исследований.
Это особенно важно при проведении специализированных исследований.
Наши специалисты, врачи-рентгенологи высшей квалификации проводят рентгенологическую (рентгеногрфию и рентгеноскопию) диагностику практически всех органов и систем органов:
- флюорография (рентген легких)
- рентгенографию и рентгеноскопию грудной клетки
- рентгенографию и рентгеноскопию ЖКТ
- рентгенографию брюшной полости и органов малого таза
- рентгенографию костей и суставов
- рентгенографию позвоночника
- рентгенографию области головы
- ирригоскопию
Полученные снимки подвергаются тщательному анализу и описанию, что поможет вашему лечащему врачу в постановке точного диагноза и назначении соответствующего лечения.
Флюорография или «цифра»? Анализируем методы диагностики
Флюорография или «цифра»? Анализируем методы диагностики
Результатом медицинского осмотра или диагностики легких должен стать максимально точный диагноз при минимальном вреде от самой процедуры. Чтобы выбрать наиболее подходящие методы исследования, стоит разобраться в их плюсах и минусах.
Чтобы выбрать наиболее подходящие методы исследования, стоит разобраться в их плюсах и минусах.
На каком оборудовании проводится исследование лёгких?
На сегодняшний день в лучевой диагностике лёгких неоспоримое преимущество доказали цифровые технологии, а проведение рентгенодиагностических исследований с использованием плёнки уходит в прошлое. Цифровой флюорограф, цифровой рентгенодиагностический аппарат и компьютерный томограф – наиболее современные и безопасные инструменты обследования.
Плюсы и минусы цифровых методов обследования легких
Качество изображения напрямую влияет на результаты исследования. Из-за низкой разрешающей способности изображения врач-рентгенолог может упустить патологические изменения в органах и тканях или принять помехи за признаки заболевания. Ключевую роль здесь играет не только вид оборудования, но и конкретная модель аппарата, его комплектность и характеристики (тип цифрового приемника и пр. ). В большинстве случаев качество изображения цифровых флюорографов уступает цифровым рентгенодиагностическим аппаратам и значительно проигрывает диагностическим возможностям компьютерных томографов.
). В большинстве случаев качество изображения цифровых флюорографов уступает цифровым рентгенодиагностическим аппаратам и значительно проигрывает диагностическим возможностям компьютерных томографов.
По сведениям Всемирной организации здравоохранения, среди основных неинфекционных заболеваний, приводящих к смерти людей до 70 лет, рак и дисфункции легких занимают второе и третье место. Смертность от рака легкого больше, чем от рака молочной, предстательной желез и колоректального рака вместе взятых. Только за 2015 г. в Москве обнаружено 2907 случаев заболевания раком легкого, из них большинство — курящие люди в работоспособном возрасте. У 75% констатируют III и IV стадии болезни. Обнаружение болезни на этих этапах значительно снижает шансы сохранить пациенту жизнь. Проведение низкодозной компьютерной томографии (НДКТ) позволяет своевременно и успешно выявлять рак легкого на ранних (I и II) стадиях (исследование показывают снижение смертности на 20%), что невозможно при проведении флюорографии.
Насколько вредна лучевая нагрузка при проведении диагностики лёгких?
Лучевую нагрузку на пациента принято оценивать величиной эффективной дозы – она показывает риск возникновения последствий для здоровья человека. Средняя эффективная доза при проведении рентгенографии на цифровом аппарате в организациях Департамента здравоохранения Москвы — от 0.05 до 0.30 мЗв. При проведении флюорографических исследований средняя эффективная доза определяется в диапазоне от 0.01 до 0.10 мЗв. Эффективные дозы в обоих случаях удовлетворяют требованиям пункта 2.2.1 СанПиН 2.6.1.1192-03 «Гигиенические требования к устройству и эксплуатации рентгеновских кабинетов, аппаратов и проведению рентгенологических исследований», согласно которому для здоровых людей годовая эффективная доза не должна превышать 1 мЗв. При проведении НДКТ нагрузка также не превышает этого норматива. Что значит, правильное использование всех трёх методов (флюорография, цифровая рентгенография, НДКТ) для диагностики лёгких достаточно безопасно, а польза от применения более точных методов — цифровой рентгенографии и НДКТ — зачастую значительно превышает возможный риск для здоровья.
Можно ли пройти цифровую рентгенографию органов грудной клетки вместо флюорографии при прохождении профилактического медицинского осмотра?
Согласно Приказу Министерства здравоохранения РФ от 21 марта 2017 г. N 124н «Об утверждении порядка и сроков проведения профилактических медицинских осмотров граждан в целях выявления туберкулеза» для диагностики взрослого проводится флюорография легких или рентгенография органов грудной клетки (легких). Вы можете пройти цифровую рентгенографию лёгких вместо флюорографии во время медицинского осмотра.
В итоге…
Иными словами, при диагностике заболеваний лёгких наиболее точным методом является компьютерная томография, а при проведении профилактических медицинских осмотров — рентгенологические исследования с помощью цифровой рентгенографии вместо флюорографа. Это позволит врачу-рентгенологу проанализировать изображения высокого качества и поставить более точные диагнозы, а пациенту – получить минимальную лучевую нагрузку. Будьте здоровы!
Будьте здоровы!
Рентген легких в Новосибирске, 🏥 цены
| Наименование | Стоимость, руб |
| Рентгенография легких цифровая | 800 |
| Рентгенография легких цифровая в двух проекциях | 1000 |
В современной рентгенологической практике выделяют два метода «классической» диагностики легких: цифровую рентгенографию и флюорографию. В клинике лучевой диагностике «Апекс» сделать снимок легких можно с помощью цифровой рентгенографии. Главные отличия между исследованиями: рентген (две проекции органа – прямая и боковая) нужен для точной диагностики конкретного заболевания, флюорография (проводится в одной прямой проекции) необходима для массового профилактического обследования патологий органов грудной клетки.
Показания
По сравнению с флюорографией рентген легких – более точная методика, которая может показывать как мягкие, так и плотные структуры, имеющие разную степень поглощения рентгеновских лучей. Врачи центра «Апекс» выполняют такую диагностику, если во время консультативного приема пациент жалуется на длительный кашель, одышку, боль в груди, хрипы (симптомы пневмонии). Кроме того, исследование может выявить:
Врачи центра «Апекс» выполняют такую диагностику, если во время консультативного приема пациент жалуется на длительный кашель, одышку, боль в груди, хрипы (симптомы пневмонии). Кроме того, исследование может выявить:
- воспаление плевры;
- эмфизему;
- саркоидоз, пневмокониозы;
- неопластические процессы в легких;
- туберкулез;
- травмы легочной ткани, инородное тело;
- абсцесс легкого.
Цифровая рентген-диагностика легочных заболеваний обладает высокой информативностью: врач с помощью цифровой обработки изображений может в мельчайших подробностях на снимках визуализировать и локализовать патологические изменения. Для получения качественных изображений необходимо выполнить глубокий вдох и сохранять неподвижность в момент исследования.
Цифровая рентгенография легких обладает низкой лучевой нагрузкой, по сравнению с обычным аналоговым (пленочным) исследованием, и может использоваться для обязательного профилактического обследования.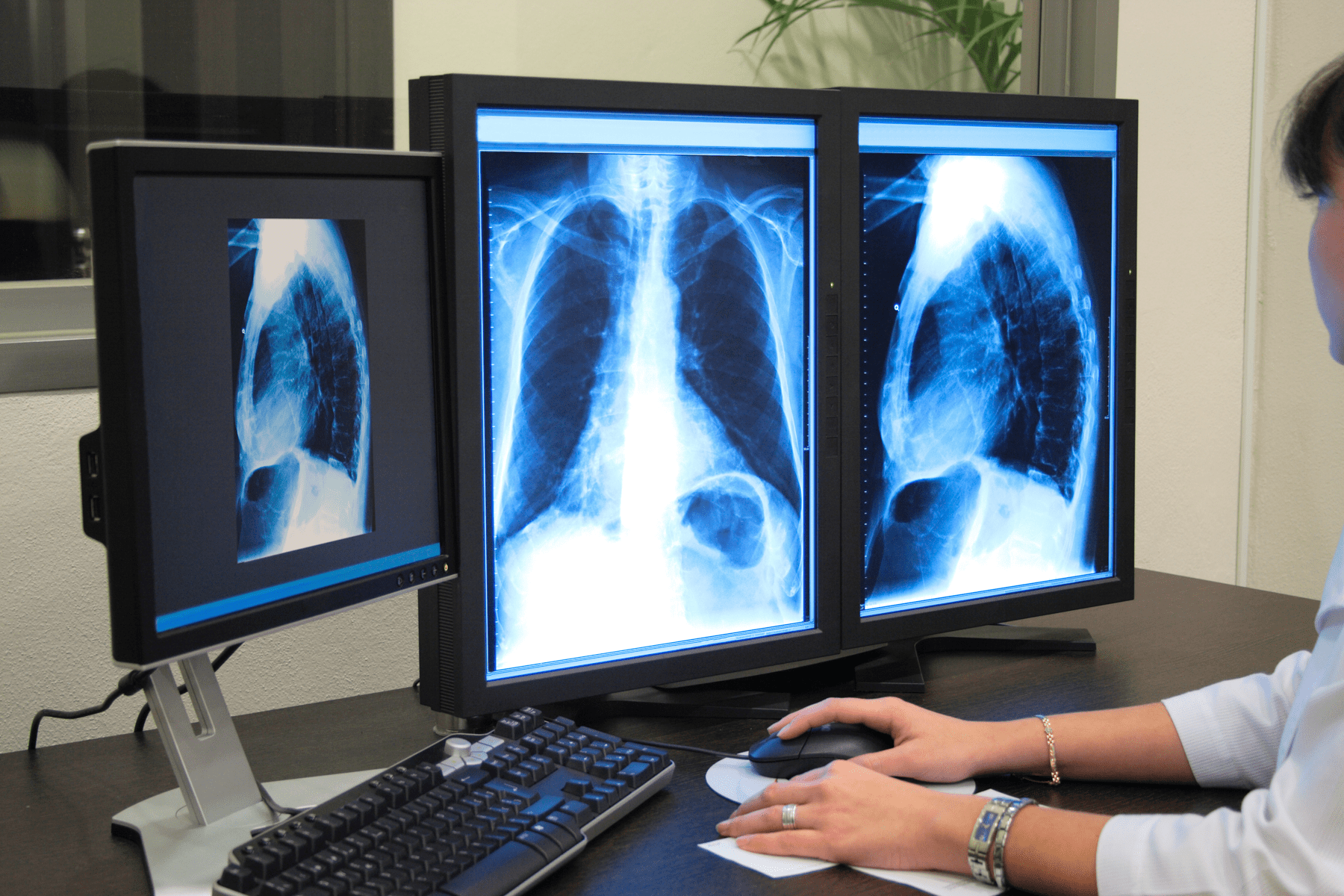 Его проходят граждане РФ с тяжелыми хроническими заболеваниями (астма, сахарный диабет, ЯБЖ), сотрудники медицинских и детских учреждений – не реже одного раза в год. Остальным рекомендовано проходить обследование каждые два года.
Его проходят граждане РФ с тяжелыми хроническими заболеваниями (астма, сахарный диабет, ЯБЖ), сотрудники медицинских и детских учреждений – не реже одного раза в год. Остальным рекомендовано проходить обследование каждые два года.
Некоторые категории людей на уровне закона обследуются рентгенографически раз в полгода:
- врачи и весь персонал родильных домов, перинатальных центров;
- лица, которые переболели туберкулезом;
- ВИЧ-инфицированные.
В профилактических целях данное исследование не проводят детям до 15 лет и беременным женщинам (исключение составляют жизненные показания).
Подготовка и проведение
Рентген легких не требует специальной подготовки. Пациент самостоятельно освобождает от одежды тело до пояса, снимает украшения, поднимает волосы наверх. Врач или медсестра просят пациента встать между лучевой трубкой и принимающим устройством, вдохнуть и задержать дыхание на пару секунд. Вся процедура занимает несколько минут.
Любое исследование требует высокой квалификации врачей и современного оборудования. С учетом того, сколько стоит рентген легких в Новосибирске, рекомендация в этом случае одна – диагностический центр «Апекс». Записаться на рентгенографию легких можно по телефону +7 (383) 363-00-03 или на сайте клиники.
| Прием (осмотр, консультация) врача-рентгенолога первичный | 1000 ₽ |
| Флюорография легких (1 проекция) | 900 ₽ |
| Флюорография легких (2 проекции) | 1500 ₽ |
| Гистеросальпингография | 12000 ₽ |
| Рентгенография плечевой кости (1 проекция) | 1100 ₽ |
| Рентгенография плечевой кости (2 проекции) | 2000 ₽ |
| Rg-графия височно-нижнечелюстного сустава | 800 ₽ |
| Rg-графия височных костей в 2-х проекциях | 1500 ₽ |
| Рентгенография ключицы | 1000 ₽ |
| Рентгенография коленного сустава (1 проекция) | 1000 ₽ |
| Рентгенография коленного сустава (2 проекции) | 1800 ₽ |
| Rg-графия костей носа | 1000 ₽ |
| Рентгенография костей таза | 1500 ₽ |
| Рентгенография запястья (3 проекции) (рентгенография ладьевидной кости запястья в 3-х проекциях) | 2000 ₽ |
| Рентгенография носоглотки | 900 ₽ |
| Рентгенография органов грудной клетки (взрослым), 1 проекция | 1000 ₽ |
| Рентгенография органов грудной клетки (взрослым), 2 проекции | 1900 ₽ |
| Рентгенография органов грудной клетки (дети до 12 лет), 1 проекция | 900 ₽ |
| Рентгенография органов грудной клетки (дети до 12 лет), 2 проекции | 1700 ₽ |
| Рентгенография придаточных пазух носа | 1000 ₽ |
| Рентгенография стопы с функциональной нагрузкой | 2500 ₽ |
| Рентгенография кисти руки (1 проекция) | 1000 ₽ |
| Рентгенография кисти руки (2 проекции) | 1800 ₽ |
| Рентгенография плечевого сустава | 900 ₽ |
| Рентгенография голеностопного сустава (1 проекция) | 800 ₽ |
| Рентгенография голеностопного сустава (2 проекции) | 1800 ₽ |
| Рентгенография черепа (1 проекция) | 1000 ₽ |
| Рентгенография шейного отдела позвоночника (1 проекция) | 1000 ₽ |
| Рентгенография шейного отдела позвоночника (2 проекции) | 1800 ₽ |
| Рентгенография шейного отдела позвоночника (3 проекции) | 2700 ₽ |
| Рентгенография шейного отдела позвоночника (4 проекции) | 3000 ₽ |
| Рентгенография лучезапястного сустава (1 проекция) | 800 ₽ |
| Рентгенография лучезапястного сустава (2 проекции) | 1800 ₽ |
| Рентгенография локтевой кости и лучевой кости (1 проекция) | 900 ₽ |
| Рентгенография локтевой кости и лучевой кости (2 проекции) | 2000 ₽ |
| Рентгенография большой берцовой и малой берцовой костей (1 проекция) | 900 ₽ |
| Рентгенография большой берцовой и малой берцовой костей (2 проекции) | 2000 ₽ |
| Описание и интерпретация рентгенографических изображений (выдача дубликата заключения) | 500 ₽ |
| Наименование услуги | Стоимость услуги (руб) |
|---|---|
| Любая другая проекция грудной клетки или дополнительная проекция (косая, тангенциальная), необходимая для диагностики | 460. 0 0 |
| Любая другая проекция костно-суставной системы или дополнительная проекция (косая, тангенциальная), необходимая для диагностики | 770.0 |
| Любая другая проекция мягких тканей или дополнительная проекция (косая, тангенциальная), необходимая для диагностики | 620.0 |
| Любая другая проекция позвоночника или дополнительная проекция (косая, тангенциальная), необходимая для диагностики | 770.0 |
| Любая другая проекция черепа или дополнительная проекция (косая, тангенциальная), необходимая для диагностики | 670.0 |
| Маммография одной молочной железы в двух проекциях | 1050.0 |
| Маммография одной молочной железы в трех проекциях | 1230. 0 0 |
| Обзорная урография — рентгенография мочевыделительной системы (один снимок — одна проекция) | 720.0 |
| Обзорный снимок брюшной полости (одна проекция) | 720.0 |
| Прицельная рентгенография органов грудной клетки (одна проекция) | 820.0 |
| Рентгенография акромиально-ключичного сустава (одна проекция) | 460.0 |
| Рентгенография бедренной кости (одна проекция) | 470.0 |
| Рентгенография бедренной кости (одна проекция) | 720.0 |
| Рентгенография большого пальца руки (одна проекция) | 440.0 |
| Рентгенография большого пальца руки (одна проекция) | 600. 0 0 |
| Рентгенография большого пальца стопы (одна проекция) | 460.0 |
| Рентгенография большой берцовой и малой берцовой костей (одна проекция) | 820.0 |
| Рентгенография верхней челюсти в косой проекции | 360.0 |
| Рентгенография височно-нижнечелюстного сустава (один сустав) (одна проекция) | 460.0 |
| Рентгенография всего таза (одна проекция) | 500.0 |
| Рентгенография всего таза (одна проекция) | 920.0 |
| Рентгенография всего черепа в боковой проекции (одна проекция) | 670.0 |
| Рентгенография всего черепа в боковой проекции (одна проекция), врачи списка №11 | 440. 0 0 |
| Рентгенография всего черепа в прямой проекции (одна проекция) | 670.0 |
| Рентгенография всего черепа в прямой проекции (одна проекция), врачи списка №11 | 440.0 |
| Рентгенография гайморовых пазух носа (одна проекция) | 670.0 |
| Рентгенография глазницы (одна проекция) | 670.0 |
| Рентгенография голеностопного сустава (одна проекция) | 720.0 |
| Рентгенография головки и шейки бедренной кости (одна проекция) | 470.0 |
| Рентгенография головки и шейки бедренной кости (одна проекция) | 720.0 |
| Рентгенография головки плечевой кости (одна проекция) | 450. 0 0 |
| Рентгенография головки плечевой кости (одна проекция) | 670.0 |
| Рентгенография грудино-ключичного сочленения (одна проекция) | 460.0 |
| Рентгенография грудины (одна проекция) | 460.0 |
| Рентгенография грудины (одна проекция) | 460.0 |
| Рентгенография диафиза бедренной кости (одна проекция) | 720.0 |
| Рентгенография диафиза большой берцовой и малой берцовой костей (одна проекция) | 820.0 |
| Рентгенография дорсального отдела позвоночника (грудной отдел) (одна проекция) | 500.0 |
| Рентгенография дорсального отдела позвоночника (грудной отдел) (одна проекция) | 770. 0 0 |
| Рентгенография дорсолюмбального отдела позвоночника (нижнегрудной и верхнепоясничный отделы) (одна проекция) | 500.0 |
| Рентгенография дорсолюмбального отдела позвоночника (нижнегрудной и верхнепоясничный отделы) (одна проекция) | 770.0 |
| Рентгенография запястья (одна проекция) | 430.0 |
| Рентгенография запястья (одна проекция) | 610.0 |
| Рентгенография зубовидного отростка (второго шейного позвонка) (одна проекция) | 820.0 |
| Рентгенография зубовидного отростка (второго шейного позвонка) (одна проекция), врачи списка №11 | 240.0 |
| Рентгенография кисти руки (одна проекция) | 430.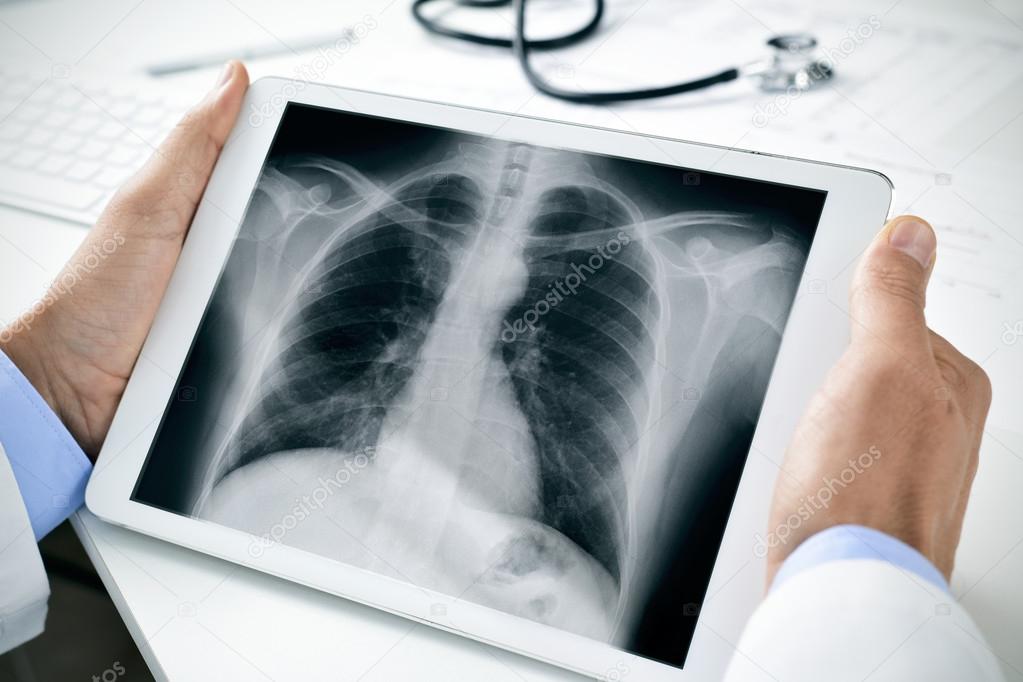 0 0 |
| Рентгенография кисти руки (одна проекция) | 620.0 |
| Рентгенография ключицы (одна проекция) | 450.0 |
| Рентгенография ключицы (одна проекция) | 460.0 |
| Рентгенография коленного сустава (одна проекция) | 920.0 |
| Рентгенография коленной чашечки (одна проекция) | 360.0 |
| Рентгенография костей лицевого скелета (одна проекция) | 670.0 |
| Рентгенография крестца и копчика (одна проекция) | 470.0 |
| Рентгенография крестца и копчика (одна проекция) | 770.0 |
| Рентгенография легких (одна проекция) | 450./iStock_22401848_MEDIUM-58262cb63df78c6f6adebb27.jpg) 0 0 |
| Рентгенография легких (одна проекция), врачи списка №11 | 440.0 |
| Рентгенография лобных пазух носа (одна проекция) | 670.0 |
| Рентгенография лодыжки (одна проекция) | 720.0 |
| Рентгенография локтевого сустава (одна проекция) | 720.0 |
| Рентгенография локтевой кости и лучевой кости (одна проекция) | 450.0 |
| Рентгенография локтевой кости и лучевой кости (одна проекция) | 670.0 |
| Рентгенография лонного сочленения (одна проекция) | 440.0 |
| Рентгенография лонного сочленения (одна проекция) | 720. 0 0 |
| Рентгенография лопатки (одна проекция) | 450.0 |
| Рентгенография лопатки (одна проекция) | 670.0 |
| Рентгенография лучезапястного сустава (одна проекция) | 720.0 |
| Рентгенография межпозвонковых сочленений (одна область) (одна проекция) | 820.0 |
| Рентгенография мужских наружных половых органов (одна проекция) | 460.0 |
| Рентгенография мягких тканей верхней конечности (одна проекция) | 720.0 |
| Рентгенография мягких тканей грудной стенки (одна проекция) | 460.0 |
| Рентгенография мягких тканей лица (одна проекция) | 460. 0 0 |
| Рентгенография мягких тканей нижней конечности (одна проекция) | 720.0 |
| Рентгенография мягких тканей туловища (одна область) (одна проекция) | 720.0 |
| Рентгенография мягких тканей уха (одна проекция) | 360.0 |
| Рентгенография мягких тканей шеи (одна проекция) | 720.0 |
| Рентгенография нижней челюсти в боковой проекции | 360.0 |
| Рентгенография пальцев ноги (одна проекция) | 460.0 |
| Рентгенография пальцев руки (одна проекция) | 430.0 |
| Рентгенография пальцев руки (одна проекция) | 620. 0 0 |
| Рентгенография первого и второго шейного позвонка (одна проекция) | 820.0 |
| Рентгенография первого и второго шейного позвонка (одна проекция), врачи списка №11 | 440.0 |
| Рентгенография плеча (одна проекция) | 440.0 |
| Рентгенография плеча (одна проекция) | 670.0 |
| Рентгенография плечевого сустава (одна проекция) | 720.0 |
| Рентгенография плечевой кости (одна проекция) | 450.0 |
| Рентгенография плечевой кости (одна проекция) | 670.0 |
| Рентгенография плюсны и фаланг стопы (одна проекция) | 720. 0 0 |
| Рентгенография подвздошной кости + крестцово-подвздошного сочленения (одна проекция) | 470.0 |
| Рентгенография подвздошной кости + крестцово-подвздошного сочленения (одна проекция) | 720.0 |
| Рентгенография позвоночника динамическая (функциональные пробы) (одна проекция) | 500.0 |
| Рентгенография позвоночника динамическая (функциональные пробы) (одна проекция) | 770.0 |
| Рентгенография позвоночника, специальные исследования и проекции (одна проекция) | 500.0 |
| Рентгенография позвоночника, специальные исследования и проекции (одна проекция) | 770.0 |
| Рентгенография пораженной части костного скелета (одна проекция) | 820. 0 0 |
| Рентгенография пояснично-крестцового отдела позвоночника (одна проекция) | 470.0 |
| Рентгенография пояснично-крестцового отдела позвоночника (одна проекция) | 770.0 |
| Рентгенография поясничного отдела позвоночника (одна проекция) | 500.0 |
| Рентгенография поясничного отдела позвоночника (одна проекция) | 770.0 |
| Рентгенография предплюсны (одна проекция) | 720.0 |
| Рентгенография придаточных пазух носа (две проекции) | 1050.0 |
| Рентгенография пясти (одна проекция) | 620.0 |
| Рентгенография пяточной кости (одна проекция) | 720. 0 0 |
| Рентгенография ребра(ер) (одна проекция) | 460.0 |
| Рентгенография ребра(ер) (одна проекция) | 460.0 |
| Рентгенография седалищной кости (одна проекция) | 470.0 |
| Рентгенография седалищной кости (одна проекция) | 720.0 |
| Рентгенография стопы (одна проекция) | 620.0 |
| Рентгенография стопы в двух проекциях (диагностика плоскостопия) | 930.0 |
| Рентгенография тазобедренного сустава (одна проекция) | 720.0 |
| Рентгенография фаланг кисти (одна проекция) | 430.0 |
| Рентгенография фаланг кисти (одна проекция) | 620. 0 0 |
| Рентгенография черепа (прицельная) турецкое седло (одна проекция) | 670.0 |
| Рентгенография шейно-дорсального отдела позвоночника (нижнешейный-верхнегрудной грудной отдел) (одна проекция) | 470.0 |
| Рентгенография шейно-дорсального отдела позвоночника (нижнешейный-верхнегрудной грудной отдел) (одна проекция) | 770.0 |
| Рентгенография шейного отдела позвоночника (одна проекция) | 820.0 |
Рентгеноскопия грудной клетки | Johns Hopkins Medicine
Что такое рентгеноскопия грудной клетки?
Рентгеноскопия грудной клетки — это визуализирующий тест, при котором используются рентгеновские лучи, чтобы определить, насколько хорошо
твои легкие работают. Он также может смотреть на другие части вашего дыхательного пути. тракт. Ваши дыхательные пути включают легкие, нос, горло, трахею,
и бронхи.
тракт. Ваши дыхательные пути включают легкие, нос, горло, трахею,
и бронхи.
Рентгеноскопия — это своего рода рентгеновский «фильм». В этом тесте используется больше излучения, чем стандартный рентген грудной клетки. Ваш лечащий врач позаботится о том, чтобы этот тест важен для постановки диагноза.
Зачем мне нужна рентгеноскопия грудной клетки?
Вам может потребоваться рентгеноскопия грудной клетки, если ваш лечащий врач должен узнать, как ваши легкие, диафрагма или другие части грудной клетки работают. Ваш Поставщик может заказать этот тест, если он или она считает, что у вас могут быть:
- Меньшее движение или отсутствие движения в диафрагме из-за заболевания легких или травма
- Меньшее движение воздуха в легких (потеря эластичности легких)
- Закупорка (непроходимость) в ваших бронхиолах
- Жидкость в пространстве между легкими и грудной стенкой (плевральная излияние)
- Масса в грудной полости
Этот тест также можно использовать вместе с другими тестами или лечением. Для
Например, радиолог может использовать этот тест, чтобы определить, где иглы или
длинные трубки (катетеры) следует поместить в грудную клетку.
Для
Например, радиолог может использовать этот тест, чтобы определить, где иглы или
длинные трубки (катетеры) следует поместить в грудную клетку.
У вашего поставщика могут быть другие причины порекомендовать рентгеноскопию грудной клетки.
Каковы риски рентгеноскопии грудной клетки?
Вы можете спросить своего лечащего врача о количестве радиации. использовался во время теста. Также спросите о рисках, связанных с вами.
Запишите все полученные вами рентгеновские снимки, включая прошлые снимки и рентгеновские снимки. по другим причинам здоровья.Покажите этот список своему провайдеру. Риски лучевая нагрузка может быть связана с количеством полученных вами рентгеновских лучей и Рентгенологические процедуры у вас есть с течением времени.
Сообщите своему врачу, если вы беременны или думаете, что беременная. Облучение во время беременности может привести к врожденным дефектам.
У вас могут быть другие риски в зависимости от вашего конкретного состояния здоровья. Быть
обязательно поговорите со своим поставщиком о любых проблемах, которые у вас есть, до
процедура.
Быть
обязательно поговорите со своим поставщиком о любых проблемах, которые у вас есть, до
процедура.
Как мне подготовиться к рентгеноскопии грудной клетки?
- Ваш лечащий врач объяснит вам процедуру.Спроси его или любые вопросы, которые у вас есть по поводу процедуры.
- Вас могут попросить подписать форму согласия, дающую разрешение на выполнение процедура. Внимательно прочтите форму и задавайте вопросы, если что-то не так Чисто.
- Обычно перед обследованием не нужно прекращать есть или пить. Ты также обычно не требуются лекарства, помогающие расслабиться (седативный эффект).
- Сообщите своему врачу, если вы беременны или думаете, что беременная.
- Сообщите своему врачу, если у вас есть пирсинг на теле. грудь.
- Следуйте любым другим инструкциям, которые дает вам поставщик, чтобы подготовиться.
Что происходит во время рентгеноскопии грудной клетки?
Вы можете пройти рентгеноскопию грудной клетки амбулаторно или во время пребывания в больнице. больница. Способ проведения теста может варьироваться в зависимости от вашего состояния.
и практики вашего поставщика медицинских услуг.
больница. Способ проведения теста может варьироваться в зависимости от вашего состояния.
и практики вашего поставщика медицинских услуг.
Обычно рентгеноскопия грудной клетки следует за этим процессом:
- Вас попросят снять любую одежду, украшения или другие предметы. это может помешать тесту.
- Вас могут попросить снять одежду. Если это так, вам дадут платье носить.
- Вы будете стоять между рентгеновским аппаратом и рентгеноскопическим экраном. Если вы не можете стоять, вас поставят на рентгеновский стол. Вы можете попросят принять разные позы, кашлять или задержать дыхание пока делается рентгеноскопия.
- Радиолог будет использовать специальный рентгеновский сканер, чтобы сделать снимки вашего грудь.Изображения рентгеноскопии можно увидеть на мониторе. Это позволяет Радиолог увидит, как части вашей грудной клетки двигаются во время обследования.
- Тест проводится после того, как рентгенолог сделает все снимки, которые он или она
потребности.

Что происходит после рентгеноскопии грудной клетки?
После рентгеноскопии грудной клетки не требуется особого ухода. Ваше здоровье провайдер может дать вам другие инструкции, в зависимости от вашей ситуации.
Следующие шаги
Прежде чем согласиться на тест или процедуру, убедитесь, что вы знаете:
- Название теста или процедуры
- Причина, по которой вы проходите тест или процедуру
- Какие результаты ожидать и что они означают
- Риски и преимущества теста или процедуры
- Каковы возможные побочные эффекты или осложнения
- Когда и где вы должны пройти тест или процедуру
- Кто будет проводить тест или процедуру и какова квалификация этого человека находятся
- Что бы произошло, если бы вы не прошли тест или процедуру
- Любые альтернативные тесты или процедуры, о которых стоит подумать
- Когда и как вы получите результат
- Кому звонить после теста или процедуры, если у вас есть вопросы или проблемы
- Сколько вам придется заплатить за тест или процедуру
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookie Этот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки вашего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались.Чтобы принять файлы cookie с этого сайта, нажмите кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie.Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу. Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файлах cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файлах cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта. Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Виртуальная рентгеноскопия во время трансбронхиальной биопсии для обнаружения узелков матового стекла, не видимых при рентгеноскопии — Nakai
Введение
Одним из следствий Национального исследования легочного скрининга (NLST), в котором сообщается о снижении смертности на 20% после внедрения низкодозовой спиральной компьютерной томографии (КТ), стало увеличение выявления пациентов с легочным матовым стеклом. узелки (GGNs) (1,2). GGNs клинически распространены и вызывают беспокойство, потому что они могут быть обнаружены не только при большом количестве доброкачественных состояний, но и при раке легких на ранней стадии (3,4).Прежде чем лечить GGN должным образом, необходим патологический диагноз. Доступны несколько методов для установления тканевого диагноза для GGN, включая хирургическую биопсию, игольную биопсию под контролем КТ (CTNB) и бронхоскопию. Хотя хирургическая биопсия и CTNB имеют высокую диагностическую ценность для GGN независимо от их видимости при рентгеноскопии (5,6), эти процедуры связаны с риском ненужного иссечения для хирургической биопсии (9–23%) (7-9) и риск натяжного пневмоторакса (0.10%), посев опухоли (0,061%) и воздушная эмболия (0,061%) для CTNB (10).
Бронхоскопия — безопасный и эффективный метод диагностики периферических поражений легких (ПП), а наиболее частое осложнение, пневмоторакс, встречается только в 1,5% процедур (11). Недавние сообщения о бронхоскопии с использованием эндобронхиального ультразвука с проводником (EBUS-GS) и виртуальной бронхоскопии (VB) для диагностики GGN были основаны на данных о GGN, которые были видны при рентгеноскопии (12–14).Тем не менее, GGN часто не видны при рентгеноскопии, даже если угол гентри С-образной дуги отрегулирован, что потенциально влияет на клиническую диагностическую ценность бронхоскопии (13,15).
Виртуальная рентгеноскопия (VF) — это новая навигационная система для бронхоскопии, которую можно использовать в сочетании с EBUS-GS и VB. VF может четко показать расположение целевых поражений на изображениях с суммированием лучей, аналогично рентгеновской рентгеноскопии. Таким образом, визуализацию VF можно использовать в качестве ориентира для участков биопсии во время бронхоскопии, независимо от видимости GGN при рентгеновской рентгеноскопии в реальном времени.Использование VF для бронхоскопии было описано ранее (16), и, в отличие от других методов ведения, изображения VF могут быть легко и быстро построены из многосрезовых объемных данных КТ и рабочих станций без дополнительных затрат. В настоящем исследовании оценивалась диагностическая ценность VF в дополнение к EBUS-GS с VB для GGN, которые не были видны при рентгеноскопии.
Методы
Пациенты
Ретроспективно было идентифицированопоследовательных пациентов, которые прошли диагностическую бронхоскопию на GGN в отделении респираторной эндоскопии Национального онкологического центра Японии в период с сентября 2012 года по февраль 2016 года.Среди них были зарегистрированы пациенты с GGN, которые не были видны при рентгеноскопии. Случаи с GGNs, видимыми на рентгеновских снимках грудной клетки, полученных до бронхоскопии, были исключены. Основываясь на дополнительном использовании VF для интраоперационного обследования, пациенты были разделены на две группы: группа без VF (выполнялась с использованием традиционной КТ тонких срезов (TSCT), рентгеновской рентгеноскопии, EBUS-GS и VB для справки) , и группа VF (выполняется с использованием дополнительной VF к группе без VF). GGN были определены как округлые области с небольшим однородным увеличением плотности и сохранением нижележащих сосудов и бронхов (17) и были классифицированы как нетвердые узелки, которые представляют собой поражения без твердых компонентов, или как частично твердые узелки, содержащие гетерогенные узлы. затухание с некоторыми твердыми компонентами.Диагностическая ценность определялась как процент случаев с положительным диагнозом. Это исследование было проведено ретроспективно и было одобрено Наблюдательным советом Национального онкологического центра (№ 2012-278). Письменное информированное согласие было получено от всех пациентов до бронхоскопии.
Оборудование EBUS-GS и процедуры GGN
Все пациенты были оценены с помощью сканирования TSCT (толщина среза ≤1 мм) с 80-детекторной КТ ряда (Aquilion PRIME; TOSHIBA, Токио, Япония) в течение 4 недель после бронхоскопии.Изображения отображались с настройкой окна легких (центр, -600 единиц Хаунсфилда; ширина, 1500 единиц Хаунсфилда). VB (Ziostation2 ® , Ziosoft Ltd., Токио, Япония) получали из данных компьютерной томографии грудной клетки для всех пациентов до бронхоскопии. Все процедуры выполнялись перорально с использованием оптоволоконного бронхоскопа (BF-P260F или BF-1T260; Olympus, Токио, Япония) в сочетании с датчиком R-EBUS (UM-S20-17S или UM-S20-20S; Olympus , Токио, Япония) и набор направляющих интродьюсеров (K-201 или K-203; Olympus, Токио, Япония) под местной анестезией с седативным эффектом в сознании.Достигнув целевого бронха, зонд R-EBUS, покрытый направляющей оболочкой, вводился через рабочий канал бронхоскопа и настраивался под рентгеновским флюороскопическим контролем в реальном времени (VersiFlex VISTA ® , Hitachi, Япония. ), пока не будет получено EBUS-изображение GGN.
изображений EBUS были классифицированы как «внутри», «рядом с» или «невидимые». Зонд, покрытый направляющей оболочкой, был отрегулирован в максимально возможной степени (18,19), и если изображение EBUS не могло быть визуализировано, как в случае твердого поражения, зондом манипулировали под рентгеновским флюороскопическим контролем. до появления беловатой акустической тени, т.е.е., визуализировался знак метели или смешанный знак метели (20,21). После того, как повреждения были обнаружены с помощью R-EBUS, образцы для патологической и цитологической оценки были получены через направляющую оболочку с использованием щипцов и щетки. VF дополнительно использовался в качестве эталона для определения местоположения поражения, когда оператор считал, что обнаружение поражения было трудным (например, когда получение изображений EBUS казалось трудным или когда место биопсии было нечетким на рентгеноскопических изображениях в реальном времени после удаления Датчик R-EBUS).После каждого отбора образцов устройства промывали 5 мл физиологического раствора, а образцы жидкости отправляли на микробиологический анализ и цитологические исследования (22).
VF
VF использовался как средство навигации в дополнение к EBUS-GS и VB. Мультидетекторные КТ-изображения с толщиной среза 0,5 или 1,0 мм переносили на рабочую станцию (Ziostation2 ® ; Ziosoft Ltd., Токио, Япония) для построения VB. VB был построен с использованием ранее описанного метода (23).Затем изображения VF были построены из объемных данных, полученных с помощью мультидетекторной компьютерной томографии с использованием Ziostation2 ® ; целевое поражение было извлечено, и была проведена линия следа для создания VB от трахеи до целевого поражения вдоль соединительного бронха на изображении с суммированием лучей, аналогичном рентгеновской рентгеноскопии (16). Плотность целевого GGN была отрегулирована так, чтобы она была видна на изображении суммирования лучей с использованием уровня окна 350–1 000 единиц Хаунсфилда и ширины окна 3 000–3 600 единиц Хаунсфилда.Затем изображения отображались под любым углом с использованием трехмерной визуализации VF. Построение изображений VF было завершено путем соединения фона, который был восстановлен на изображении суммирования лучей, и целевого поражения с линией следа. Наконец, оптимальный рабочий угол для бронхоскопии был определен путем поворота изображения VF. Построение изображения VF во время обработки VB потребовало приблизительно 1 дополнительной минуты.
Диагностические критерии при бронхоскопии
Гистологические результаты злокачественных новообразований или цитологические результаты IV / V класса считались диагностическими.Образцы со специфическими доброкачественными признаками (например, некротизирующая эпителиоидная гранулема, воспаление) или положительные микробиологические культуры также считались диагностическими. Поражения без значительных патологических или микробиологических данных, которые уменьшились в размере при контрольном обследовании через 6 месяцев после КТ, были зарегистрированы как воспаление. Пациенты, у которых не удалось диагностировать бронхоскопию или с поражениями, размер которых не уменьшился после контрольного КТ, диагностировали с помощью хирургической биопсии.
Оценка
Чтобы оценить полезность добавления VF к традиционному методу, сравнивали диагностические результаты групп без VF и VF.Точный критерий Фишера использовался для категориальных данных, а U-критерий Манна-Уитни использовался для числовых данных, чтобы оценить значимость различий в характеристиках пациентов и результатах бронхоскопии, наблюдаемых между группами без ФЖ и группами ФЖ. Возраст пациента, пол, диаметр поражения, расположение (правая верхняя доля / левый верхний сегмент, правая средняя доля / левый язычок или двусторонние нижние доли), распределение (внешнее или внутреннее), соотношение консолидации / опухоли (соотношение C / T) на КТ (≤25% или> 25%), наличие признака бронха на TSCT (положительный или отрицательный) и тип набора направляющих гильз (маленький или большой).Диаметр поражения был зарегистрирован как самый длинный диаметр на аксиальных изображениях TSCT. Распределение поражений определяли, как сообщалось ранее, и обозначали как «центральное», если оно находилось внутри эллипса внутренней или средней трети, или «периферическое», если оно находилось внутри внешнего третьего эллипса (23). Отношение C / T определяли как максимальный диаметр компонента консолидации по отношению к максимальному диаметру поражения. Признак бронха на TSCT рассматривался как наличие бронха, ведущего непосредственно к целевому поражению или содержащегося в нем (24,25).Результаты бронхоскопии включали время процедуры, бронхиальное поколение вставленного бронхоскопа, изображения EBUS и диагностическую ценность. Время процедуры представляло собой интервал между введением и удалением бронхоскопа через голосовые связки.
Факторы, влияющие на диагностическую ценность, были проанализированы с использованием точного критерия Фишера. Переменные с P <0,20 были включены в модель многомерной логистической регрессии, и были рассчитаны отношение шансов (OR) и 95% доверительный интервал (CI).Описательная статистика была представлена как частота или процент и медиана ± стандартное отклонение. Все статистические тесты были двусторонними; Считалось, что P <0,05 указывает на статистическую значимость. Все статистические анализы были выполнены с использованием EZR (Saitama Medical Center, Jichi Medical University, Saitama Japan), который представляет собой графический пользовательский интерфейс для R (The R Foundation for Statistical Computing, Вена, Австрия) (26).
Результаты
Всего было зарегистрировано и проанализировано 74 пациента.Сводка их исходных характеристик приведена в Таблица 1 ; не было замечено значительных различий между группами без ФЖ и группами ФЖ. Результаты EBUS-GS и VB показаны в таблице 2 . Общая диагностическая ценность GGN составила 63,5% (47/74), и всем 27 пациентам, которым не была поставлена бронхоскопия, впоследствии был поставлен хирургический диагноз. Не было обнаружено значительных различий в среднем времени процедуры, бронхиальной генерации вставленного бронхоскопа или визуализации GGN с использованием EBUS между группами без ФЖ и группами ФЖ (P = 0.4, P = 0,34 и P = 0,22, соответственно), но диагностическая ценность была значительно выше в группе VF (77,1%), чем в группе без VF (51,2%, P = 0,030). Подробная информация об окончательных диагнозах в обеих группах представлена в Таблице 3 . У двух пациентов (2,7%) возникли осложнения; у одного пациента в группе VF было легкое растормаживание, и у одного пациента в группе без VF был пневмоторакс, который не требовал дренирования плевральной дренажной трубки. Существенных осложнений не наблюдалось.
Таблица 1 Исходные характеристики пациентов с ГГН, которые не видны при рентгеноскопии (n = 74)Полная таблица Таблица 2 Результаты бронхоскопии для ГГН (n = 74)
Полная таблица Таблица 3 Окончательный диагноз пациентов с ГГН
Полная таблица
Многофакторный анализ (, таблица 4, ) показал, что оба положительных знака бронхов (OR, 5.41; 95% ДИ 1,36–21,40; P = 0,016), а использование VF (OR 3,68; 95% ДИ 1,16–11,6; P = 0,027) оказало значительное влияние на диагностическую ценность.
Таблица 4 Логистический регрессионный анализ клинических факторов диагностической эффективности бронхоскопии с EBUS-GS и VB для невидимых GGN при рентгеноскопииПолная таблица
Репрезентативные результаты пациентов показаны на рис. 1 . 62-летнему мужчине с помощью TSCT был поставлен диагноз частичного твердого GGN размером 16.1 мм в диаметре и находится в правом S9. Поражение не было обнаружено ни на рентгеновских снимках грудной клетки, ни на рентгеновских снимках. Перед бронхоскопией были построены как VB, так и VF. Мы приблизились к целевому поражению через заранее запланированный бронхиальный путь, созданный VB. Проводник и зонд EBUS были вставлены в бронх B9ai и обрабатывались при рентгеноскопии в реальном времени с учетом результатов VF для руководства. Изображение EBUS показало небольшое, но заметное увеличение интенсивности и радиуса беловатой акустической тени (т.э., метель). Используя набор направляющих интродьюсеров, место биопсии определяли по VF. Гистопатологическая оценка биопсии выявила аденокарциному.
Рис. 1 Компьютерное томографическое обследование 62-летнего мужчины с частично сплошным матовым стеклом (GGN) в правой нижней доле. КТ выявила поражение в правом S9a (A), но это поражение не было видно на рентгеновских снимках. Обращение к поражению осуществлялось под контролем результатов виртуальной рентгеноскопии (VF), показывающих расположение поражения на отмеченной стрелке и линии следа в направлении целевого поражения на изображении суммирования лучей (B), а также на основании результатов виртуальной бронхоскопии (C). .Радиальное эндобронхиальное ультразвуковое исследование (EBUS) показало признак метели (D). Место биопсии было выбрано со ссылкой на изображения VF и EBUS (E). В биоптате была диагностирована аденокарцинома (окрашивание гематоксилин-эозином, × 200) (F). КТ, компьютерная томография.
Обсуждение
Насколько нам известно, это первый отчет о диагностической полезности комбинации VF, EBUS-GS и VB для диагностики поражений легких. Частота обнаружения GGN увеличивается, и выбор метода диагностики может стать клинической проблемой для врачей (27,28).В нескольких публикациях оценивалась диагностическая ценность EBUS-GS для GGN (12–14), которые были или не были видны на рентгеновских рентгеноскопических изображениях. В предыдущих исследованиях сообщалось, что видимость целевых поражений при рентгеноскопии влияет на диагностическую ценность, достигаемую при бронхоскопии (13,15). Сообщается, что выход обнаружения GGN при рентгеноскопии составляет 42,6–45,0% (12–14). Большинство врачей признают клинические трудности диагностической бронхоскопии для GGN, которые не могут быть визуализированы при рентгеноскопии.Настоящее исследование показало, что добавление VF к EBUS-GS и VB для диагностики GGN, не видимых при рентгеноскопии, значительно улучшило диагностическую ценность.
VF — это новая направляющая техника, которая может решить некоторые проблемы, связанные с GGN, которые не видны при рентгеноскопии. Хотя подтвердить местоположение GGN на TSCT легко, может быть сложно найти GGN на рентгеновских рентгеноскопических изображениях. Тем не менее, VF может четко визуализировать иначе туманные GGN с линией следа между трахеей и целевым поражением на изображениях с суммированием лучей, аналогично рентгеновской рентгеноскопии.VF также может показать положение GGN по отношению к окружающим анатомическим структурам на одном изображении под любым углом. Таким образом, лучший рабочий угол для приближения к целевому поражению во время бронхоскопии можно определить, обратившись к результатам VF перед процедурой, а VF можно использовать в качестве интраоперационного эталона для определения местоположения поражения и для наведения щипцов ( Рисунок 2 ). Также недавно сообщалось о полезности VF для чреспеченочного дренажа желчных путей; таким образом, ФЖ может быть полезен при различных рентгеноскопических процедурах, и его применение не ограничивается бронхоскопией.
Рисунок 2 Виртуальная рентгеноскопия (VF) показывает лучший рабочий угол для целевого поражения. Компьютерная томография показывает периферическое поражение легких размером 9,1 мм в правой части S2 (A). VF показывает, что правый передний наклонный угол 60 ° (B) является лучшим рабочим углом, в результате чего получается длинная и широкая линия следа между трахеей и целевым поражением (обведена стрелками). Под другими углами целевое поражение перекрывается легочной артерией и позвонками (C, D), что затрудняет обнаружение целевого поражения и вводит щипцы в заблуждение.
Когда к периферическому поражению обращаются трансбронхиальным путем, его местоположение обычно подтверждается рентгеновской рентгеноскопией и визуализацией EBUS. Однако в случае поражений, которые не видны при рентгеноскопии, подтверждение полностью зависит от изображения EBUS. Поэтому важно визуализировать целевые поражения с помощью EBUS. Хотя GGN часто демонстрируют тонкие изменения на изображениях EBUS (12-14,20,21), в настоящем исследовании изображения EBUS можно было получить в 60 случаях (81,1%).Этот результат предполагает, что подтверждение местоположения GGN с помощью EBUS является возможным методом. В этом исследовании не было значительных различий в визуализации GGN с использованием EBUS между группами без VF и VF. Однако диагностическая ценность была выше в группе VF, чем в группе без VF. Почему существует такой разрыв между скоростью визуализации EBUS и диагностической эффективностью? Предположительно, этот разрыв возник из-за миграции направляющей оболочки из целевого поражения в результате кашля, несоответствия положения при выборе места биопсии или трудности повторного определения GGN на изображениях EBUS, полученных после биопсии, из-за нарушений, связанных с кровотечением.VF был полезен в таких ситуациях в качестве ориентира для определения местоположения поражения и для наведения щипцов во время флюороскопической визуализации в реальном времени после удаления зонда EBUS. Общая диагностическая ценность (47/74, 63,5%) для EBUS-GS с VB была ниже, чем сообщалось ранее (29), но доходность в группе VF (27/35, 77,1%) была сопоставима с полученной в предыдущих отчетах. с помощью бронхоскопии для определения GGNs, которые были видны на рентгеновских рентгеноскопических изображениях (12-14). Важно легко и быстро построить VF и VB из объемных данных, полученных от многосрезового КТ и рабочей станции, без дополнительных затрат.Комбинируя эти методы ведения, бронхоскоп можно расположить как можно ближе к целевому поражению с помощью заранее спланированного пути через бронх, созданного VB. Затем поражение может быть обнаружено на изображениях EBUS, и окончательная корректировка места биопсии может быть выполнена на основе рентгеновской рентгеноскопии в реальном времени с контролем VF после удаления зонда R-EBUS.
Мы обнаружили, что наличие признака бронха на TSCT было значительно связано с успешной диагностической бронхоскопией.Этот вывод согласуется с несколькими предыдущими сообщениями о том, что признак бронхов был прогностическим фактором для успешной бронхоскопии как для GGN, так и для солидных поражений (14). В настоящем исследовании однофакторный и многомерный анализ показал, что наличие или отсутствие симптома бронха значительно повлияло на диагностическую ценность (71,7% против 28,6%; OR 3,68; 95% ДИ 1,16–11,60). Бронхоскопия с EBUS-GS и VB, по-видимому, является предпочтительным диагностическим методом для GGN с положительным признаком бронхов.При отсутствии бронхиального признака трансбронхиальная игла с направляющим интродьюсером может улучшить диагностическую ценность (30).
У настоящего исследования было несколько ограничений. Во-первых, это было ретроспективное нерандомизированное исследование, проведенное в одном центре. Во-вторых, тип бронхоскопа и количество раз менялись для каждой процедуры. В-третьих, время рентгеноскопии во время процедуры не оценивалось. Добавление результатов ФЖ к стандартной процедуре может фактически сократить время рентгеноскопии во время бронхоскопии.Наконец, влияние быстрых обследований на месте во время процедур на диагностическую ценность не оценивалось.
Выводы
Добавление VF к EBUS-GS и VB улучшило диагностическую ценность бронхоскопии для GGN, которые не были видны на рентгеновских рентгеноскопических изображениях. Для более точного анализа необходимы проспективные рандомизированные исследования.
Благодарности
Мы хотели бы поблагодарить Кодзи Цута и Норико Мотои за поддержку патологических исследований.
Конфликт интересов : У авторов нет конфликта интересов, о котором следует заявлять.
Этическое заявление : Это исследование было одобрено Наблюдательным советом Национального онкологического центра (№ 2012-278). Письменное информированное согласие было получено от всех пациентов до бронхоскопии.
Список литературы
- Хеншке С.И., Янкелевиц Д.Ф., Мирчева Р. и др.КТ-скрининг на рак легких: частота и значение частичных и нетвердых узелков. AJR Am J Roentgenol 2002; 178: 1053-7. [Crossref] [PubMed]
- Национальная исследовательская группа по скринингу легких, Church TR, Black WC, et al. Результаты начального скрининга низкодозной компьютерной томографии на рак легких. N Engl J Med 2013; 368: 1980-91. [Crossref] [PubMed]
- Li F, Sone S, Abe H и др. Злокачественные и доброкачественные узелки при КТ-скрининге рака легких: сравнение результатов КТ тонких срезов.Радиология 2004; 233: 793-8. [Crossref] [PubMed]
- Ли Х.Й., Ли К.С. Узелки матового стекла непрозрачности: гистопатология, оценка изображений и клиническое значение. J Thorac Imaging 2011; 26: 106-18. [Crossref] [PubMed]
- Винер Р.С., Шварц Л.М., Волошин С. и др. Популяционный риск осложнений после трансторакальной игольной биопсии легкого легочного узелка: анализ выписок. Энн Интерн Мед 2011; 155: 137-44. [Crossref] [PubMed]
- Иноуэ Д., Гобара Н., Хираки Т. и др.Биопсия с помощью режущей иглы под контролем КТ-флюороскопии очаговых непрозрачных поражений легкого с матовым стеклом: диагностический результат в 83 очагах. Eur J Radiol 2012; 81: 354-9. [Crossref] [PubMed]
- Смит М.А., Баттафарано Р.Дж., Мейерс Б.Ф. и др. Распространенность доброкачественных заболеваний у пациентов, перенесших резекцию по поводу подозрения на рак легкого. Ann Thorac Surg 2006; 81: 1824-8; обсуждение 1828-9.
- Гроган Э.Л., Вайнштейн Дж. Дж., Деппен С.А. и др. Торакальные операции по поводу легочных узелков часто не бесполезны у пациентов с доброкачественными заболеваниями.Дж. Торак Онкол 2011; 6: 1720-5. [Crossref] [PubMed]
- Флорес Р., Бауэр Т., Ай Р. и др. Баланс излечимости и ненужного хирургического вмешательства в контексте компьютерной томографии для выявления рака легких. J Thorac Cardiovasc Surg 2014; 147: 1619-26. [Crossref] [PubMed]
- Tomiyama N, Yasuhara Y, Nakajima Y, et al. Игольная биопсия поражений легких под контролем КТ: исследование тяжелых осложнений на основе 9783 биопсий в Японии. Eur J Radiol 2006; 59: 60-4.[Crossref] [PubMed]
- Asano F, Aoe M, Ohsaki Y, et al. Практика бронхоскопии в Японии: исследование Японского общества респираторной эндоскопии в 2010 г. Respirology 2013; 18: 284-90. [Crossref] [PubMed]
- Идзумо Т., Сасада С., Чавес С. и др. Диагностическая полезность эндобронхиального ультразвукового исследования с направляющей оболочкой и изображений томосинтеза для патологических изменений легких с матовым стеклом. J Thorac Dis 2013; 5: 745-50. [PubMed]
- Ikezawa Y, Sukoh N, Shinagawa N, et al.Эндобронхиальное ультразвуковое исследование с проводником для чистых или смешанных очагов непрозрачности матового стекла. Дыхание 2014; 88: 137-43. [Crossref] [PubMed]
- Ikezawa Y, Shinagawa N, Sukoh N, et al. Полезность эндобронхиальной ультрасонографии с направляющей оболочкой и виртуальной бронхоскопической навигацией при поражениях непрозрачности матового стекла. Ann Thorac Surg 2017; 103: 470-5. [Crossref] [PubMed]
- Минезава Т., Окамура Т., Яцуя Х. и др. Признак бронха на тонком срезе компьютерной томографии является мощным прогностическим фактором для успешной трансбронхиальной биопсии с использованием эндобронхиального ультразвука с проводником для небольших периферических поражений легких: ретроспективное обсервационное исследование.BMC Med Imaging 2015; 15:21. [Crossref] [PubMed]
- Fukusumi M, Ichinose Y, Arimoto Y, et al. Бронхоскопия при периферических поражениях легких с виртуальным рентгеноскопическим предпроцедурным планированием в сочетании с EBUS-GS: пилотное исследование. J Bronchology Interv Pulmonol 2016; 23: 92-7. [Crossref] [PubMed]
- Ким Т.Дж., Ли Дж.Х., Ли К.Т. и др. Диагностическая точность центральной биопсии при матовом непрозрачном поражении легких под контролем КТ. AJR Am J Roentgenol 2008; 190: 234-9.[Crossref] [PubMed]
- Куримото Н., Миядзава Т., Окимаса С. и др. Эндобронхиальное ультразвуковое исследование с использованием проводника увеличивает возможность эндоскопической диагностики периферических поражений легких. Сундук 2004; 126: 959-65. [Crossref] [PubMed]
- Ямада Н., Ямазаки К., Куримото Н. и др. Факторы, связанные с диагностической эффективностью трансбронхиальной биопсии с использованием эндобронхиальной ультрасонографии с проводником при небольших периферических поражениях легких.Сундук 2007; 132: 603-8. [Crossref] [PubMed]
- Сасада С., Идзумо Т., Чавес С. и др. Знак Blizzard как конкретное эндобронхиальное ультразвуковое изображение для определения непрозрачности матового стекла: отчет о клиническом случае. Respir Med Case Rep 2014; 12: 19-21. [Crossref] [PubMed]
- Идзумо Т., Сасада С., Чавес С. и др. Радиальные эндобронхиальные ультразвуковые изображения для матовых поражений легких. Eur Respir J 2015; 45: 1661-8. [Crossref] [PubMed]
- Идзумо Т., Сасада С., Чавес С. и др.Диагностическая ценность гистологических и цитологических образцов при эндобронхиальном УЗИ с направляющим интродьюсером. Jpn J Clin Oncol 2015; 45: 362-6. [Crossref] [PubMed]
- Мацумото Ю., Идзумо Т., Сасада С. и др. Диагностическая ценность эндобронхиального ультразвука с проводником под рабочей станцией компьютерной томографии (зиостанцией) для небольших периферических поражений легких. Clin Respir J 2017; 11: 185-92. [Crossref] [PubMed]
- Найдич Д.П., Сассман Р., Катчер В.Л. и др.Одиночные легочные узелки. КТ-бронхоскопическая корреляция. Chest 1988; 93: 595-8. [Crossref] [PubMed]
- Gaeta M, Pandolfo I, Volta S и др. Признак бронха на КТ при периферической карциноме легкого: значение в прогнозировании результатов трансбронхиальной биопсии. AJR Am J Roentgenol 1991; 157: 1181-5. [Crossref] [PubMed]
- Канда Ю. Исследование свободно распространяемого удобного программного обеспечения «EZR» для медицинской статистики. Пересадка костного мозга 2013; 48: 452-8.[Crossref] [PubMed]
- MacMahon H, Austin JH, Gamsu G и др. Рекомендации по ведению небольших легочных узелков, обнаруженных при компьютерной томографии: заявление Общества Флейшнера. Радиология 2005; 237: 395-400. [Crossref] [PubMed]
- Goo JM, Park CM, Lee HJ. Узелки матового стекла на КТ грудной клетки как визуализирующие биомаркеры в лечении аденокарциномы легких. AJR Am J Roentgenol 2011; 196: 533-43. [Crossref] [PubMed]
- Wang Memoli JS, Nietert PJ, Silvestri GA.Метаанализ управляемой бронхоскопии для оценки легочного узелка. Сундук 2012; 142: 385-93. [Crossref] [PubMed]
- Такай М., Идзумо Т., Чавес С. и др. Аспирация трансбронхиальной иглой через проводник с эндобронхиальным ультразвуковым исследованием (GS-TBNA) при периферических поражениях легких. Ann Thorac Cardiovasc Surg 2014; 20: 19-25. [Crossref] [PubMed]
Цитируйте эту статью как: Nakai T, Izumo T., Matsumoto Y, Tsuchida T. Виртуальная рентгеноскопия во время трансбронхиальной биопсии для обнаружения узелков матового стекла, не видимых при рентгеноскопии.J Thorac Dis 2017; 9 (12): 5493-5502. DOI: 10.21037 / jtd.2017.10.01
Детский рентгенолог
Что такое детский рентген?
Рентгеновское обследование — это неинвазивный медицинский тест, который помогает врачам диагностировать и лечить заболевания. При рентгенологическом обследовании используется небольшая доза ионизирующего излучения для получения изображений внутренней части тела. Рентгеновские лучи — самый старый и наиболее часто используемый вид медицинской визуализации.
Рентгенологическое исследование может быть выполнено новорожденным, младенцам и детям старшего возраста.
вверх страницы
Каковы наиболее распространенные способы использования этой процедуры?
рентгеновских обследований используются для диагностики самых разных травм и заболеваний у детей. Часто это первый тип визуализации, используемый для определения источников боли, оценки травматических повреждений и обнаружения инородного тела .
Рентгеновские лучи используются по всему телу. Рентген грудной клетки — это наиболее часто используемый метод визуализации для оценки грудной клетки. Он может помочь диагностировать и оценить:
- пневмония
- опухоли
- Заболевание дыхательных путей
- врожденные аномалии
- Травма кровеносных сосудов или легких
- инородных тел, которые были проглочены или вдыхались.
Рентген брюшной полости часто является первым исследованием, используемым для оценки источника острой боли в области живота и / или поясницы. Его можно использовать для оценки необъяснимой тошноты и рвоты. Рентген хорошо подходит для визуализации:
В области таза рентген может помочь обнаружить опухоли, выявить камней в мочевыводящих путях и оценить заболевание костей таза.
Рентгеновские снимки костей используются для диагностики переломов или вывихов и проведения таких операций, как восстановление / сращение позвоночника.Они также помогают оценить:
- травма
- заражение
- Аномальный рост костей и изменения костей, наблюдаемые при метаболических условиях
- рак кости
- Расположение инородных предметов в мягких тканях вокруг или в костях.
Рентгеновские снимки черепа были в значительной степени заменены новыми технологиями, такими как компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) . Тем не менее, рентген черепа по-прежнему полезен для обнаружения переломов и других состояний, таких как:
- врожденные аномалии
- заражение
- инородные тела
- опухоли
- Болезнь носовых пазух
- Метаболические и эндокринные нарушения, вызывающие дефекты костей черепа.
В рентгеновских лучах используется контрастный материал для диагностики различных заболеваний как верхнего, так и нижнего отделов кишечника. Рентгенография верхних отделов желудочно-кишечного тракта , также называемая обследованием верхних отделов желудочно-кишечного тракта, исследует пищевод, желудок и первую часть тонкой кишки (двенадцатиперстную кишку). Для получения изображений используется особая форма рентгеновского излучения, называемая рентгеноскопией, и проглоченный контрастный материал, такой как барий.
Рентгеноскопия использует рентгеновские лучи, чтобы увидеть движение внутренних органов.Когда верхний отдел желудочно-кишечного тракта покрыт барием, рентгенолог может просмотреть и оценить анатомию и функцию пищевода, желудка и двенадцатиперстной кишки.
Обследование верхних отделов ЖКТ помогает оценить пищеварительную функцию и может обнаружить:
- рефлюкс, обратный ток желудочной кислоты в нижний конец пищевода
- Язвы
- опухоли
- Воспаление пищевода, желудка и двенадцатиперстной кишки
- Грыжи пищеводного отверстия диафрагмы
- рубцевание
- засорения
- Патология мышечной стенки желудочно-кишечного тракта
- анатомические проблемы, такие как мальротация кишечника (перекручивание кишечника ребенка).
Рентгенологическое исследование, при котором оценивается только глотка и пищевод, называется проглатыванием бария. Это делается для пациентов, испытывающих трудности с кормлением, или для тех, у кого в легких может быть пища или жидкость. К экзамену часто привлекается логопед, специалист, занимающийся проблемами общения и глотания.
Рентгенография нижних отделов кишечника , также называемая обследованием нижних отделов желудочно-кишечного тракта или бариевой клизмой, использует рентгеноскопию и контрастный материал для исследования толстой или толстой кишки.Смесь бария и воды вводится через прямую кишку. Это помогает врачу выявить аномалии нижнего отдела кишечника. Врач может назначить обследование нижнего отдела желудочно-кишечного тракта для выявления:
- доброкачественные опухоли (например, полипы)
- рак
- Язвенный колит (воспалительное заболевание кишечника)
- Болезнь Гиршпрунга (детская болезнь, характеризующаяся аномалиями толстой кишки).
Иногда некоторым пациентам дают другие формы контраста для глотания, обычно содержащие йод.Эти альтернативные контрастные материалы можно использовать, если пациент недавно перенес операцию на желудочно-кишечном тракте или у него аллергия на другие контрастные материалы. Радиолог определит, какой тип контрастного вещества использовать. Для получения дополнительной информации см. Страницу «Контрастные материалы».
вверх страницы
Как подготовиться к рентгеновскому обследованию?
Ваш ребенок должен приходить на экзамен в удобной, свободной одежде. Им могут дать халат, который они наденут во время процедуры.
Металлические предметы, включая ювелирные изделия, очки, слуховые аппараты, временные фиксаторы и шпильки, могут влиять на рентгеновские изображения. Обязательно удалите их перед экзаменом вашего ребенка.
Вашего ребенка могут попросить ничего не есть и не пить в течение нескольких часов перед исследованием верхних отделов ЖКТ. Это связано с тем, что еда и напитки могут разбавлять контрастное вещество. Кроме того, ощущение сытости может помешать пациентам добровольно пить контрастное вещество.
Седация и анестезия редко требуются при рентгенологическом исследовании.
Сообщите врачу обо всех лекарствах, которые принимает ваш ребенок, и о наличии у него аллергии.
Также сообщите своему врачу о любых недавних заболеваниях или других заболеваниях, которые могут быть у вашего ребенка. Укажите в анамнезе астму, диабет, заболевание почек или проблемы с щитовидной железой.
Женщин-подростков могут попросить сдать мочу для теста на беременность, если они ведут половую жизнь. Это необходимо для предотвращения случайного воздействия радиации на плод.
вверх страницы
Как выглядит рентгеновское оборудование?
Оборудование, используемое во время рентгеновского исследования, различается в зависимости от части тела, на которой проводится снимок.
В большинстве случаев оборудование состоит из рентгеновской трубки, которая висит над столом для осмотра. В ящике под столом находится рентгеновская пленка или пластина для записи изображений. Иногда рентген делают, когда пациент стоит.
Для обследований, в которых используется рентгеноскопия, оборудование обычно состоит из стола, одной или двух рентгеновских трубок и телевизионных мониторов внутри и за пределами кабинета. Рентгеноскопия преобразует рентгеновские лучи в видеоизображения. Он используется для наблюдения и управления ходом процедуры.Видео создается рентгеновским аппаратом и детектором, который висит над столом для осмотра.
Детей в больнице, которых нельзя доставить в рентгеновский кабинет, можно обследовать у постели больного с помощью небольшого портативного рентгеновского аппарата. Рентгеновская трубка соединена с гибкой рукой, которая протягивается над пациентом, в то время как держатель рентгеновской пленки или пластина для записи изображений помещаются под пациентом.
вверх страницы
Как работает процедура?
Рентгеновские лучи — это форма излучения, подобная свету или радиоволнам.Рентгеновские лучи проходят через большинство объектов, включая тело. После тщательного наведения на исследуемую часть тела рентгеновский аппарат производит небольшой всплеск излучения, который проходит через тело, записывая изображение на фотопленку или специальный детектор.
Различные части тела в разной степени поглощают рентгеновские лучи. Плотная кость поглощает большую часть излучения, в то время как мягкие ткани, такие как мышцы, жир и органы, пропускают через себя большее количество рентгеновских лучей. В результате на рентгеновском снимке кости выглядят белыми, мягкие ткани — серыми, а воздух — черным.
До недавнего времени рентгеновские изображения хранились на больших листах пленки (как на большом фотонегативе). Сегодня большинство изображений — это цифровые файлы, которые хранятся в электронном виде. К этим сохраненным изображениям можно легко и быстро получить доступ, что поможет диагностировать и лечить болезнь.
вверх страницы
Как проходит процедура?
Технолог поместит ребенка на рентгеновский стол. Обычно опекун может сопровождать ребенка в рентгеновский кабинет. Опекуна будет предложено носить свинцовый фартук.
Рентгенолог расположит ребенка, а затем зайдет за окно или в следующую комнату, чтобы активировать рентгеновский аппарат. Ребенок должен оставаться неподвижным, чтобы уменьшить возможность размытия изображения. Детей старшего возраста попросят задержать дыхание и оставаться неподвижными в течение нескольких секунд во время рентгена. Младенцам может потребоваться помощь, чтобы они не двигались.
Технолог может попросить ребенка лечь на бок или встать, чтобы получить дополнительные изображения.
Когда обследование будет завершено, вас могут попросить подождать, пока радиолог не определит, что все необходимые изображения были получены.
Все рентгеновское исследование, от позиционирования до получения и проверки изображений, обычно занимает 15 минут. Фактическое воздействие радиации обычно составляет менее секунды.
Процедуры обследования верхних и нижних отделов кишечника различаются. Подробную информацию см. На страницах «Рентгенография — верхний отдел желудочно-кишечного тракта» и «Рентгенография — нижний отдел желудочно-кишечного тракта». .
вверх страницы
Что будет испытывать мой ребенок во время и после процедуры?
Рентгенологическое обследование, как правило, безболезненно, быстро и легко.
Дети могут испытывать дискомфорт из-за прохладной температуры в смотровой или из-за жесткости рентгеновского стола. Они могут обнаружить, что позы, которые им необходимо занять, неудобны или болезненны, особенно если у них есть травма.
Технолог поможет вашему ребенку найти наиболее удобное положение для получения изображений наилучшего качества.
Как правило, после рентгеновского обследования ваш ребенок может вернуться к своей обычной деятельности. Если ваш ребенок получил успокаивающее средство во время обследования, вы и ваш ребенок останетесь в отделении на период восстановления.Вам также дадут инструкции по ограничению любой активности в течение дня.
вверх страницы
Кто интерпретирует результаты и как их получить?
Радиолог , врач, специально обученный руководить и интерпретировать радиологические исследования, проанализирует изображения и отправит подписанный отчет вашему первичному медработнику или лечащему врачу, который обсудит с вами результаты .
рентгеновских снимков могут быть доступны для просмотра вашим радиологом практически сразу.
Могут потребоваться дополнительные экзамены. Если да, ваш врач объяснит, почему. Иногда повторное обследование проводится, потому что потенциальное отклонение от нормы требует дальнейшей оценки с помощью дополнительных изображений или специальной техники визуализации. Также может быть проведено повторное обследование, чтобы увидеть, не произошло ли каких-либо изменений в патологии с течением времени. Последующие осмотры иногда являются лучшим способом увидеть, работает ли лечение, стабильно ли отклонение от нормы или изменилось.
вверх страницы
Каковы преимущества vs.риски?
Преимущества:
- Рентген безболезнен и малоинвазивен.
- Радиологические обследования часто могут предоставить достаточно информации, чтобы избежать более инвазивных процедур. Рентгеновское оборудование
- относительно недорогое и широко доступно в отделениях неотложной помощи, врачебных кабинетах, центрах амбулаторной помощи, домах престарелых и других местах, что делает его удобным как для пациентов, так и для врачей.
- Поскольку рентгенография выполняется быстро и легко, она особенно полезна при неотложной диагностике и лечении.
- После рентгенологического исследования в теле пациента не остается радиации.
- Рентгеновские лучи обычно не имеют побочных эффектов в типичном диагностическом диапазоне для этого исследования.
Риски
- Существует очень небольшой, но статистически значимый риск рака в течение всей жизни у детей, подвергшихся чрезмерному облучению. Настройки радиологического оборудования оптимизированы для использования минимально возможной дозы облучения, необходимой для получения качественных изображений. Обследования проводятся только по соответствующим показаниям.
- Эффективная доза облучения для этих процедур варьируется. Дополнительные сведения см. На странице «Дети и радиационная безопасность».
- Риск серьезной аллергической реакции на йодноконтрастные вещества у детей редок и почти всегда умеренный. Радиологические отделения хорошо оснащены для их решения.
- Всегда существует риск осложнений от общей анестезии или седативных средств. Будут приняты все меры для защиты вашего ребенка, включая тщательное наблюдение.
Несколько слов о минимизации радиационного облучения
Особое внимание уделяется при рентгеновских исследованиях, чтобы использовать минимально возможную дозу облучения при получении наилучших изображений для оценки. Национальные и международные организации по радиологической защите постоянно пересматривают и обновляют технические стандарты, используемые профессионалами в области радиологии.
Современные рентгеновские системы имеют очень контролируемые рентгеновские лучи и методы контроля дозы для минимизации паразитного (рассеянного) излучения. Это гарантирует, что те части тела пациента, которые не визуализируются, получают минимальное облучение.
вверх страницы
Каковы ограничения детской рентгенографии?
Рентгенологические исследования— полезный первый шаг в диагностике. Однако изображения не такие подробные, как при других исследованиях, таких как КТ или МРТ. Для уточнения результатов или поиска аномалий, не видимых на рентгеновском снимке, могут потребоваться дальнейшие визуальные исследования.
Совместно ваш лечащий врач или педиатр и радиолог решат, какой тип обследования лучше всего подходит для вашего ребенка.
вверх страницы
Эта страница была просмотрена 13 августа 2019 г.
Рентгенограмма in vivo в темном поле грудной клетки свиньи
Легкое состоит из нескольких сотен миллионов границ раздела воздух-ткань (образованных стенками альвеол), которые обеспечивают достаточный газообмен для дыхания. Поскольку клинически используемая традиционная рентгенография легких на основе ослабления не может разрешить эти микроструктуры, ее диагностическое окно в основном ограничивается косвенными признаками, вызванными патологиями поздних стадий.Напротив, рентгенография XDF 1 чувствительна к самой микроморфологии легких, поскольку вышеупомянутые границы раздела вызывают значительное сверхмалоугловое рассеяние рентгеновских лучей и соответствующий сигнал XDF.
Недавние исследования на мелких животных показали, что визуализация XDF улучшает диагностику легких, например для раннего выявления и определения стадии ХОБЛ 2,3,4 , легочного фиброза 5 , пневмоторакса 6 и неонатального повреждения легких, связанного с ИВЛ 7 .Кроме того, визуализация XDF может значительно улучшить оценку легочной карциномы, отека, а также пневмонии. Эти патологии характеризуются разрушением (как в случае ХОБЛ) или уплотнением (фиброзной или опухолевой тканью) естественной альвеолярной структуры по мере прогрессирования заболевания. Следовательно, потеря границ раздела воздух-ткань приводит к снижению сигнала XDF по сравнению с отчетливым сигналом здоровой легочной ткани. Следовательно, вариации в структуре легких XDF могут указывать на патологические изменения.Комбинация XDF с традиционной визуализацией может использоваться для дифференциальной диагностики 8 .
Для измерения сигнала XDF (легких и других образцов) были разработаны различные подходы 1, 9,10,11,12,13,14,15 . Среди них методы построения изображений на основе решеток (то есть решеточные интерферометры 1, 10,11,12,13 и кодированные апертуры 14, 15 ) являются наиболее перспективными для клинических приложений, поскольку они совместимы с традиционными X- источники и детекторы лучей.Кроме того, GBI имеет преимущество одновременного получения обычного изображения затухания вместе с сигналом XDF, предоставляя рентгенологам как функциональное (XDF), так и анатомическое (ослабление) изображение с помощью только одного сканирования.
В GBI три решетки с периодами в диапазоне микрометров помещаются в пучок рентгеновских лучей для создания полосы на детекторе. Контраст интерференционной картины обычно называют (интерферометрической) видимостью системы, а сигнал XDF впоследствии определяется уменьшением видимости, когда рассеивающий образец попадает на путь луча.
Визуализация грудной клетки XDF до сих пор ограничивалась исследованием мелких животных или ex — vivo образцов. В — vivo получение изображений крупных млекопитающих по-прежнему сопряжено с серьезными техническими проблемами: во-первых, необходимо охватить всю грудную клетку, что требует поля зрения (FOV) не менее 30 × 30 см. 2 . Во-вторых, чтобы свести к минимуму артефакты движения, полное сканирование должно проводиться во время однократной (индуцированной) остановки дыхания, которая не должна превышать одной минуты в соответствии с правилами ухода за животными.Современные системы GBI предлагают максимальное поле зрения около 10 × 10 см 2 , в зависимости от производственных ограничений решеток. Один простой способ увеличить эффективное поле обзора — использовать многократную экспозицию с последующим сшиванием полученных изображений вместе, что приводит к чрезмерно длительному времени сканирования и неблагоприятному перемещению образца 16 . Чтобы преодолеть это ограничение и увеличить угол обзора, были предложены подходы к сканированию 17, 18 и мозаичные решетки 19 .Помимо большого поля зрения, изображения должны быть получены с параметрами, соответствующими клиническим стандартам. Наконец, изображения должны быть получены при клинически значимых энергиях (обычно 60–150 кВп для рентгенографии грудной клетки). Хотя первые применения высокоэнергетического XDF были выполнены в качестве доказательных исследований 20, 21 , ни одна из предложенных систем не удовлетворяла сразу всем вышеперечисленным требованиям.
В этом письме мы представляем первые рентгеновские снимки грудной клетки XDF с полем обзора 32 × 35 см 2 живой свиньи, полученные с помощью нового высокоэнергетического сканера XDF (проиллюстрировано на рис.1а) за время сканирования 40 секунд.
Рис. 1Полнопольный рентгеновский сканер темного поля (XDF) для рентгенографии грудной клетки. (а ) Схема прототипа. Грубый массив муаровых полос служит эталонным рисунком, созданным из-за небольшого несоответствия между ориентацией решеток G 1 и G 2 . Анестезированная свинья помещается на платформу для образцов и сканируется непрерывным движением. Влияние образца на полосу муара используется для расчета изображений XDF.( b ) В случае легких миллионы альвеол микронного размера (точнее, их границы раздела воздух-ткань) рассеивают рентгеновские лучи, вызывая размытие и последующее уменьшение видимости полосы G1. ( c ) Необработанное изображение детектора с эталонным рисунком муаровых полос. Обратите внимание, что вертикальные штрихи возникают из-за сшивания границ соседних плиток решетки и что масштабная линейка соответствует размерам в плоскости детектора.
Наша система обеспечивает высокую видимость при работе с высокими энергиями рентгеновского излучения (31% при 70 кВп) и имеет компактную конструкцию.Для достижения необходимого поля обзора мы объединили подход щелевого сканирования с линейно мозаичными решетками размером около 40 × 2,5 см 2 .
Считается, что анатомия грудной клетки свиньи очень похожа на анатомию человека, и поэтому свиньи являются широко принятой моделью для трансляционной респираторной медицины 22 . На рис. 1 показано, как животное, находящееся под наркозом и с помощью механической вентиляции, было помещено на платформу для образцов в сканере. Во время процесса получения изображения вентиляция была приостановлена, и к легким было приложено постоянное давление 11 мбар, чтобы имитировать промежуточную глубину вдоха.
На рисунке 2 в качестве примера показаны результаты, полученные для одного животного на задне-переднем виде с толщиной грудной клетки 19,5 см (PA, верхний ряд рис. 2) и на виде сбоку (лежа на правой стороне) с боковой грудной клеткой 16 см. толщину (LAT, рис. 2 нижний ряд) соответственно. Оба воздействия (PA и LAT) проводились с одним и тем же произведением дозы на площадь (DAP) 0,5 Гр * см 2 , что привело к эффективной дозе примерно 80 мкЗв для воздействия PA. Это значение совместимо с обычными рентгенограммами грудной клетки (20 мкЗв для обследований PA 23, 24 ) и равно примерно десяти дням естественного радиационного фона 23 .
Рисунок 2Первые в — vivo мульти-контрастные рентгенограммы грудной клетки свиньи. Ослабление ( a , b ), рентгеновские снимки темного поля ( c , d ) и дифференциально-фазовые ( e , f ) рентгенограммы грудной клетки здоровой живой свиньи в задне-переднем отделе (PA ) (верхний ряд) и вид сбоку (LAT) (нижний ряд). Оба сканирования были проведены с использованием параметров визуализации, соответствующих требованиям ухода за животными, а именно, общее время сканирования 40 секунд и доза облучения приблизительно 80 мкЗв.В частности, рентгенограммы XDF ( c , d ) позволяют легко и однозначно оценить легкое свиньи, поскольку вышележащие структуры (например, жир) имеют лишь незначительное рассеяние, а сила сигнала XDF коррелирует с количеством альвеолярных отростков. интерфейсы. Обратите внимание: изображения a — d отображаются как отрицательные. натуральный логарифм относительной передачи и потери видимости соответственно.
При сравнении XDF (рис. 2в, г) с обычными рентгенограммами (рис.2a, b), диагностическое преимущество чувствительной к рассеиванию визуализации в диагностике легких становится очевидным: сигнал XDF позволяет функциональную оценку легкого свиньи, поскольку связанный с ним сигнал рассеяния является доминирующим в области грудной клетки. В то же время вышележащие и окружающие структуры (например, жир, мышцы и кости) практически не рассеиваются и поэтому выглядят «прозрачными для темного поля». Таким образом, они не ставят под угрозу оценку и очертание легкого, как в случае ослабляющих рентгенограмм.Обратите внимание, что представленные рентгенограммы имеют достаточное качество, чтобы гарантировать значимую рентгенографическую оценку легкого: сигнал XDF демонстрирует однородное распределение / образец по всему легкому, как и ожидалось у здоровых животных.
Чтобы продемонстрировать потенциал комплементарности между визуализацией XDF и традиционной рентгенографией, на рис. 3 показаны две представляющие интерес области с аналогичным ослаблением, но разными характеристиками XDF: здоровая ткань легкого с большим количеством альвеолярных поверхностей раздела, дающая сильный сигнал XDF, по сравнению с наполненный воздухом желудок без собственной микроструктуры и, следовательно, без контраста XDF.Эксперименты с мышами 3,4,5,6,7 доказали, что сила сигнала XDF напрямую коррелирует с количеством интактных альвеолярных границ раздела. Следовательно, любая патология, связанная с их потерей, будет постоянно уменьшать сигнал XDF до точки, когда интерфейсы не остаются вообще. Это открывает новое диагностическое окно для выявления ранних стадий респираторных заболеваний, которые обычно выглядят рентгенопрозрачными на ослабляющей рентгенограмме. В крайнем случае, когда поверхность раздела легочная ткань / альвеол полностью вытесняется воздухом, e.грамм. возникают при пневмотораксе или булле, для которых наполненный воздухом желудок рассматривается здесь только как обучающая и демонстрационная модель. Диаграмма рассеяния на рис. 3b дополнительно демонстрирует возможность (в случае свиней) различать ткани с аналогичными характеристиками затухания на основе их интенсивностей сигналов XDF.
Рисунок 3Возможности визуализации XDF. ( a ) Две представляющие интерес области с одинаковыми сигналами затухания, но различным поведением XDF демонстрируют диагностический потенциал визуализации XDF.( b ) Диаграмма рассеяния, сравнивающая здоровую ткань легкого (красный) с интактными альвеолярными поверхностями и сильным сигналом XDF по сравнению с заполненным воздухом желудком (желтый) без внутренней микроструктуры и, следовательно, с небольшим значением XDF. Поскольку сила сигнала XDF напрямую коррелирует с количеством альвеолярных интерфейсов, потеря последнего из-за респираторных заболеваний, как показано в примере гистопатологических срезов в ( c ), может быть диагностирована, даже если сигнал ослабления остается неизменным. .Диагностическое окно расширяется до точки, когда альвеол не остается, что, например, имеет место. в пневмотораксе. В этом крайнем случае наполненный воздухом желудок рассматривается здесь только как демонстрационная модель.
Помимо изображений затухания и XDF, GBI также предоставляет изображения с дифференциальной фазой 10, 11, 13 . Они показаны на рис. 2д, е. Обратите внимание, однако, что наша система была разработана с учетом сильного сигнала, ожидаемого при визуализации XDF легких, и, следовательно, дает только умеренную фазовую чувствительность 25 .Следовательно, дифференциально-фазовые изображения свиньи — vivo в наших экспериментах предоставляют мало дополнительной информации (сравните Рис. 2e, f).
Наши результаты представляют собой прорыв в переводе изображений XDF в клинические приложения. Поскольку ни моделирование, ни исследования ex — vivo не смогли доказать, что перенос метода с мышей на людей возможен, мы использовали живую свинью в качестве реалистичной модели. Представленные результаты направлены на решение основных проблем рентгенографии грудной клетки, а именно: достижение большого поля зрения, высокой видимости при клинически совместимых энергиях рентгеновского излучения, короткое время сбора данных и клинически приемлемая доза облучения.
Наши результаты исследования здоровой свиньи подтверждают предположение, что сигнал XDF, наблюдаемый в легком свиньи, происходит из той же морфологической структуры, а именно: поверхности раздела воздух-ткань альвеол, как показано на различных моделях мышей. На следующем этапе необходимы последующие исследования для количественной оценки диагностической чувствительности и специфичности визуализации XDF в дальнейших моделях на крупных животных и / или клинических испытаниях.
XDF-визуализация может закрыть диагностический пробел между микроскопической, но инвазивной гистопатологией и традиционной макроскопической рентгеновской визуализацией.Мы считаем, что визуализация XDF может стать инструментом функциональной визуализации в клинической практике. Поскольку легочные заболевания, такие как ХОБЛ, относятся к основным причинам смертности и заболеваемости в современном обществе 26 , любые улучшения в установлении ранней диагностики этих заболеваний принесут пользу большому количеству людей. Наконец, наши результаты открывают путь для других приложений обработки изображений XDF, которым требуется сканирование больших объектов за относительно короткое время. Это может включать другие медицинские приложения, такие как улучшенная оценка риска перелома при остеопорозе 27 и новые контрастные вещества с микропузырьками XDF 28 , а также немедицинские области, такие как безопасность в аэропортах и наука о материалах или продуктах питания.
Что мне делать: рентгеноскопию или рентген?
Медицинские визуализационные тесты помогают врачам диагностировать и лечить многие заболевания. Рентгеноскопия и рентген — два из наиболее часто выполняемых. Давайте исследуем сходства и различия между ними, а также возможные риски и преимущества.
Что такое рентгеноскопия и рентген? Для чего они нужны?Флюороскопия
Рентгеноскопия — это вид медицинской визуализации, при котором поток рентгеновских изображений используется для создания «фильма» о ваших внутренних структурах в реальном времени.Когда ваш врач просматривает потоковые изображения, он или она может видеть работу внутренних органов. Компьютер сохраняет видеопоток. Многие процедуры рентгеноскопии также включают использование контрастного раствора, обычно бария. Врач наблюдает за тем, как контрастное вещество проходит через разные части тела.
Рентгеноскопия используется множеством различных способов для диагностики или лечения заболеваний, таких как:
- Бариевые тесты для просмотра желудочно-кишечного тракта
- Ангиограммы для просмотра кровеносных сосудов и органов
- Размещение устройств внутри тела
- Исследования репродуктивных органов для осмотра внутренней части матки, маточных труб и окружающих областей
Рентген
Рентген — это быстрый, неинвазивный и безболезненный тип диагностической визуализации, который позволяет получить изображения твердых структур внутри ваше тело, например мягкие ткани, кости, легкие и другие внутренние органы.Радиолог делает рентгеновские снимки.
Рентгеновские лучи используются по-разному для диагностики или лечения заболеваний, таких как:
- Проблемы с пищеварительным трактом
- Проблемы с легкими и грудной клеткой
- Переломы костей
- Рак костей
- Рак груди
- Остеопороз
- Артрит
- Увеличенное сердце
- Заблокированные кровеносные сосуды
В чем сходство рентгеноскопии и рентгеноскопии?
Оба метода визуализации позволяют получать изображения внутренних структур тела.Рентгеновские лучи создают неподвижные изображения, в отличие от рентгеноскопии, которая производит динамические изображения в виде видео.
В чем разница между рентгеноскопией и рентгеном?При рентгеноскопии используются рентгеновские лучи малой мощности в течение коротких периодов времени для создания движущихся изображений. Традиционная рентгеновская визуализация использует более высокую энергию в более коротких пакетах для создания неподвижных изображений.
Каковы преимущества рентгеноскопии и рентгеноскопии?Преимущества рентгеноскопии и рентгенографии:
- Быстрые, неинвазивные и безболезненные процедуры
- Можно провести в офисе во время короткого визита
- Выделить или увеличить участки тела, требующие обследования
- Предоставьте информацию для планирования медикаментозного и хирургического лечения
И рентгеноскопия, и рентген подвергают тело воздействию радиации, поэтому они несут риски, связанные с радиацией.Это может увеличить риск развития рака в будущем, хотя шанс человека заболеть раком после одного теста невелик. Доза облучения от рентгеноскопии или рентгена в большинстве случаев низка, и в большинстве случаев преимущества перевешивают риски.
Если на рентгеноскопии используется контрастное вещество, риск аллергической реакции невелик.
Как минимизировать риск от рентгеноскопии и рентгеновского сканирования- Центральная запись, которую вы храните по результатам ваших медицинских визуализационных тестов, поможет вам отслеживать ваше радиационное облучение по сканированным изображениям.Покажите запись своему врачу.
- Когда ваш врач рекомендует такой тест, важно подтвердить, что он оправдан с медицинской точки зрения. Второе мнение может помочь в этой области.
- Обязательно сообщите своему врачу или в отдел визуализации, если вы беременны, прежде чем назначать какое-либо из этих сканирований.
- Воспользуйтесь услугами радиологического кабинета, который выполняет медицинские визуализационные тесты с использованием новейшего и высококачественного оборудования, сертифицированного Американским колледжем радиологии (ACR).
Если вам необходимо записаться на рентгеноскопию или рентгеновский снимок, свяжитесь с нашими сертифицированными радиологами в Neighborhood Radiology Services. У нас есть много удобных мест по всему столичному региону Нью-Йорка. Заполните форму на этой странице, чтобы записаться на прием, или позвоните по телефону 800-220-2220, чтобы узнать больше.
Основы практики, рентгенография, компьютерная томография
Лимпер А.Х., Пракаш УБ. Трахеобронхиальные инородные тела у взрослых. Энн Интерн Мед. .1990 15 апреля. 112 (8): 604-9. [Медлайн].
Литтл округ Колумбия, Шах С.Р., Сент-Питер С.Д. и др. Инородные тела пищевода у детей: наши первые 500 случаев. J Педиатр Хирург . 2006 май. 41 (5): 914-8. [Медлайн].
Kadmon G, Stern Y, Bron-Harlev E, Nahum E, Battat E, Schonfeld T. Компьютерная система оценки для диагностики аспирации инородного тела у детей. Анн Отол Ринол Ларингол . 2008 ноябрь 117 (11): 839-43.[Медлайн].
Boyd M, Chatterjee A, Chiles C, Chin R Jr. Трахеобронхиальная аспирация инородного тела у взрослых. South Med J . 2009 9 января. [Medline].
Roda J, Nobre S, Pires J, Estêvão MH, Félix M. Инородные тела в дыхательных путях: опыт четверти века. Rev Port Pneumol . 2008 ноя / дез. 14 (6): 787-802. [Медлайн].
Pugmire BS, Lim R, Avery LL. Обзор проглоченных и аспирированных инородных тел у детей и их клинического значения для радиологов. Рентгенография . 2015 сен-окт. 35 (5): 1528-38. [Медлайн].
Родригес Х., Пассали Г.К., Грегори Д., Чински А., Тискорния С., Ботто Н. и др. Обработка инородных тел в дыхательных путях и пищеводе. Int J Педиатр Оториноларингол . 2012 г. 14 мая. 76 Прил. 1: S84-91. [Медлайн].
Браун Дж.С., Чепмен Т., Кляйн Э.Дж., Чисхолм С.Л., Филлипс Г.С., Осинкуп Д. и др. Полезность добавления рентгенограмм грудной клетки на выдохе или пролежня к рентгенографической оценке предполагаемых инородных тел в дыхательных путях у детей. Энн Эмерг Мед . 2013 Январь 61 (1): 19-26. [Медлайн].
Саки Н, Никахлаг С, Хешмати СМ. 25-летний обзор количества и разнообразия рентгеноконтрастных инородных тел в дыхательных путях у детей. Indian J Otolaryngol Head Neck Surg . 2015 Сентябрь 67 (3): 261-6. [Медлайн].
Hegde SV, Hui PK, Lee EY. Трахеобронхиальные инородные тела у детей: визуальная оценка. Семин Ультразвук CT MR . 2015 Февраль 36 (1): 8-20.[Медлайн].
Pinto A, Lanza C, Pinto F, Grassi R, Romano L, Brunese L, et al. Роль простой рентгенографии в оценке попадания инородных тел внутрь у педиатрических пациентов. Семин Ультразвук CT MR . 2015 Февраль 36 (1): 21-7. [Медлайн].
Salih AM, Alfaki M, Alam-Elhuda DM. Инородные тела в дыхательных путях: критический обзор для общей педиатрической помощи. Мир J Emerg Med . 2016. 7 (1): 5-12. [Медлайн]. [Полный текст].
Baharloo F, Veyckemans F, Francis C, et al. Трахеобронхиальные инородные тела: проявление и лечение у детей и взрослых. Сундук . 1999 Май. 115 (5): 1357-62. [Медлайн]. [Полный текст].
Gencer M, Ceylan E, Koksal N. Извлечение штифтов из дыхательных путей с помощью гибкой бронхоскопии. Дыхание . 2007 г. 3 мая. [Medline].
Ikeda M, Himi K, Yamauchi Y, et al. Использование цифровой субтракционной рентгеноскопии для диагностики рентгенопрозрачных аспирированных инородных тел у младенцев и детей. Int J Педиатр Оториноларингол . 2001 декабрь 1. 61 (3): 233-42. [Медлайн].
Lue AJ, Fang WD, Manolidis S. Использование простой рентгенографии и компьютерной томографии для выявления инородных тел рыбьей кости. Отоларингол Хирургия головы и шеи . 2000 Октябрь 123 (4): 435-8. [Медлайн].
Сильва А.Б., Манц Х.Р., Клэри Р. Полезность традиционной рентгенографии в диагностике и лечении инородных тел в дыхательных путях у детей. Анн Отол Ринол Ларингол .1998 октябрь 107 (10, часть 1): 834-8. [Медлайн].
Zerella JT, Dimler M, McGill LC и др. Аспирация инородного тела у детей: значение рентгенографии и осложнения бронхоскопии. J Педиатр Хирург . 1998 ноябрь 33 (11): 1651-4. [Медлайн].
Folch E, Mehta AC. Вмешательства в дыхательные пути трахеобронхиального дерева. Semin Respir Crit Care Med . 2008 29 августа (4): 441-52. [Медлайн].
Кавана П.В., Мейсон А.С., Мюллер Н.Л.Инородные тела грудной клетки у взрослых. Клин Радиол . 1999 июн. 54 (6): 353-60. [Медлайн].
Tan HK, Brown K, McGill T, et al. Инородные тела в дыхательных путях (FB): обзор за 10 лет. Int J Педиатр Оториноларингол . 2000 декабрь 1. 56 (2): 91-9. [Медлайн].
Zaupa P, Saxena AK, Barounig A, Höllwarth ME. Стратегии ведения при аспирации инородных тел. Индиан Дж. Педиатр . 2009 5 января. [Medline].
Chen Q, Chu H, Tao Y, Huang H, Peng L.Уроки, извлеченные из 35 случаев ошибочного диагноза инородных тел гортани в педиатрической популяции. Анн Отол Ринол Ларингол . 2017 Февраль 126 (2): 146-151. [Медлайн]. [Полный текст].
Concerto A, Cavallaro M, Visalli C, Bagnato AM, Barbaro U, Salamone I. Тонкие инородные тела в гортани у младенцев: диагностический потенциал MDCT. Respirol Case Rep . 2018 6 (3) апреля: e00301. [Медлайн].
Assefa D, Amin N, Stringel G, et al.Использование рентгенограмм пролежней в диагностике аспирации инородного тела у детей раннего возраста. Скорая помощь педиатру . 2007 марта, 23 (3): 154-7. [Медлайн].
Esclamado RM, Ричардсон Массачусетс. Инородные тела гортани у детей. Сравнение с инородными телами из бронхов. Ам Дж. Дис Детский . 1987 Mar.141 (3): 259-62. [Медлайн].
Svedström E, Puhakka H, Kero P. Насколько точна рентгенография грудной клетки при диагностике трахеобронхиальных инородных тел у детей ?. Педиатр-Радиол . 1989. 19 (8): 520-2. [Медлайн].
Newton JP, Abel RW, Lloyd CH, et al. Использование компьютерной томографии для обнаружения рентгенопрозрачного материала основы протеза в грудной клетке. J Oral Rehabil . 1987 14 марта (2): 193-202. [Медлайн].
Hong WS, Im SA, Kim HL, Yoon JS. КТ-оценка инородных тел в дыхательных путях у детей: акцент на поздней диагностике и дифференциации от слизистых пробок в дыхательных путях. JPN J Радиол .2013 31 января (1): 31-8. [Медлайн].
Berger PE, Kuhn JP, Kuhns LR. Компьютерная томография и скрытое трахеобронхиальное инородное тело. Радиология . 1980, январь, 134 (1): 133-5. [Медлайн]. [Полный текст].
Adaletli I, Kurugoglu S, Ulus S, Ozer H, Elicevik M, Kantarci F, et al. Использование низкодозовой мультидетекторной КТ и виртуальной бронхоскопии у детей с подозрением на аспирацию инородного тела. Педиатр-Радиол . Январь 2007 г.37: 33-40. [Медлайн]. [Полный текст].
Zissin R, Shapiro-Feinberg M, Rozenman J, et al. Результаты КТ грудной клетки у взрослых с аспирированными инородными телами. Eur Radiol . 2001. 11 (4): 606-11. [Медлайн].
Икеда М., Китахара С., Иноуе Т. Большое рентгенопрозрачное инородное тело трахеи, обнаруженное при компьютерной томографии, вызывало одышку: предупреждение о гибком фиброскопическом удалении инородного тела. Эндоскопическая хирургия . 1996 10 февраля (2): 164-5. [Медлайн].
Китанака С., Миками И., Токумару А. и др. Диагностика ингаляции арахиса с помощью МРТ. Педиатр-Радиол . 1992. 22 (4): 300-1. [Медлайн].
Pitiot V, Grall M, Ploin D, Truy E, Ayari Khalfallah S. Использование компьютерной томографии при аспирации инородных тел у детей: опыт 6 лет. Int J Педиатр Оториноларингол . 2017 ноябрь 102: 169-173. [Медлайн].
Фридман Е.М., Энтони Б. Пятилетний анализ лечения инородных тел в дыхательных путях: к лучшему пониманию отрицательных бронхоскопий. Анн Отол Ринол Ларингол . 2016 июль 125 (7): 591-5. [Медлайн].
Кимура Х, Асо С., Асаи М. и др. Магнитно-резонансная томография вдыхаемого арахиса. Анн Отол Ринол Ларингол . 1996 июл. 105 (7): 574-6. [Медлайн].
О’Ути Т., Токумару А., Миками И. и др. Значение МРТ в обнаружении арахиса, вызывающего обструкцию бронхов. AJR Am J Roentgenol . 1992 Сентябрь 159 (3): 481-2. [Медлайн].
Мориджири М., Сето Х., Кагеяма М. и др.Оценка аспирации арахиса с помощью МРТ и сцинтиграммы перфузии легких. J Comput Assist Tomogr . 1994 сентябрь-октябрь. 18 (5): 836-8. [Медлайн].




Leave a Comment