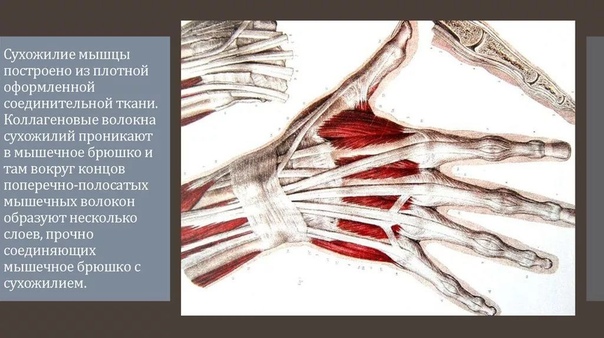
Травмы/разрывы сухожилий сгибателей и разгибателей пальцев
Для правильного функционирования кисти необходима слаженная работа сухожилий сгибателей и разгибателей пальцев кисти. В пальцах отсутствуют мышцы, поэтому их сгибание и разгибание реализовывается за счёт сухожилий мышц, которые расположены на предплечье. Располагаются сухожилия сгибателей на ладонной поверхности кисти, разгибателей – на тыльной стороне прямо под кожей. У каждого пальца имеется по два сухожилия-сгибателя, поверхностный и глубокий. Глубокий сгибатель прикрепляется к ногтевым фалангам пальцев и отвечает за их сгибание, а поверхностный – к средним фалангам. Повреждения сгибателей и разгибателей пальцев кисти рук встречаются довольно часто по причине преимущественно поверхностного расположения сухожилий. При травмировании сгибателей пальцев кисти происходит подтягивание конца сухожилия, расположенного проксимально, из-за этого очень сложно найти концы сухожилия при обрыве. При ранении разгибателей, сухожилие практически не сдвигается, следовательно, легче поддается лечению.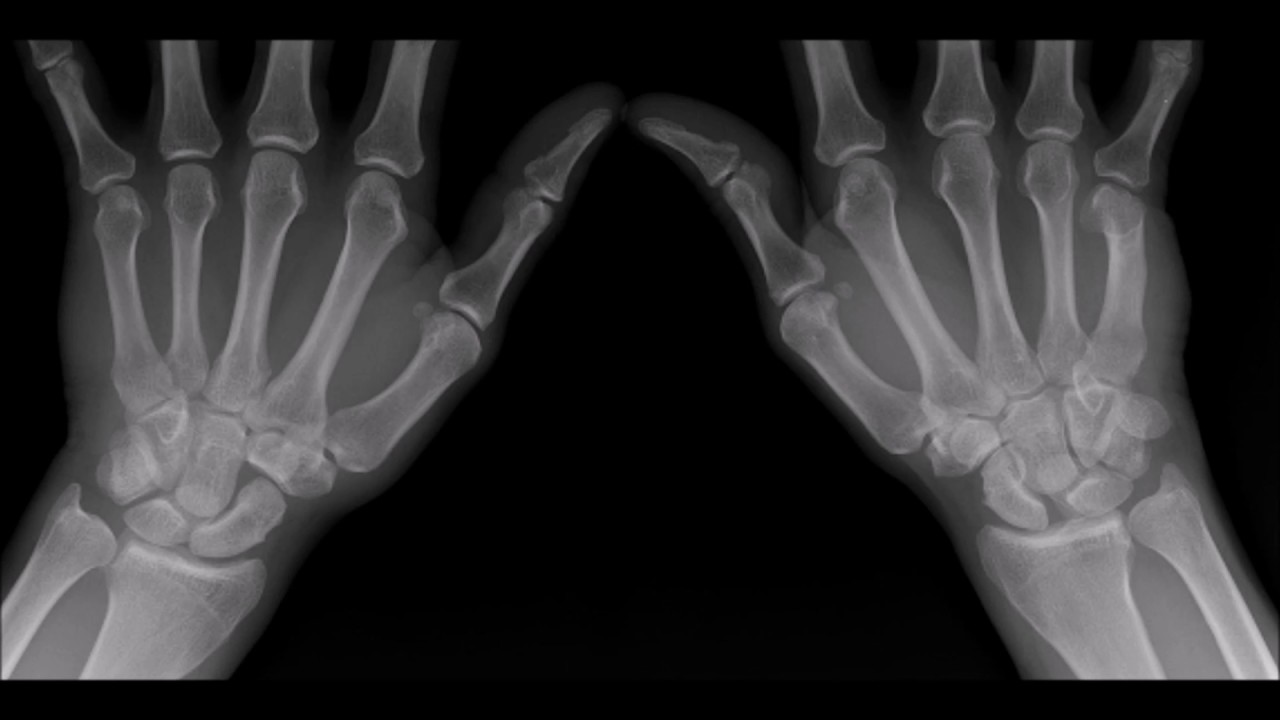
Виды повреждений
Симптоматика
При разрывах или отрывах наблюдаются следующие симптомы:
- При повреждении сухожилий на ладонной поверхности кисти или пальцев наблюдается нарушение функции сгибания, из-за чего пальцы находятся в переразогнутом состоянии
- При травмах тыльной поверхности кисти повреждается функция разгибания одного или нескольких пальцев
- Онемение пальцев и другие нарушения чувствительности (при повреждении нервов)
- Деформация пальцев
- Отек
- Кровоизлияние
- Нарушение целостности сухожилий
- Видимое повреждение мягких тканей (открытая форма травмы)
К какому врачу обращаться
Диагностика
Лечение
При повреждении разгибателей возможно два варианта лечения: консервативный и хирургический. Повреждения на уровне пальцев можно вылечить и без операции, но при условии длительного ношения гипса или пластиковой шины.
При разможжении или разволокнении концов сухожилий их иссекают. Во избежание послеоперационной сгибательной контрактуры, проводят операции по удлинению сухожилия в сухожильно-мышечной части или его Z-образному удлинению проксимальнее области повреждения.
В некоторых случаях при застарелых повреждениях сухожилий сгибателей пальцев (наличие дефектов сухожилия длиной 2 и более сантиметров) пациенту показана пластика сухожилий, либо пластика с предварительным формированием сухожильного канала при помощи временного эндопротезирования сухожилия силиконовым эндопротезом.
После любого метода лечения повреждений разгибателей и сгибателей пальцев кисти руки необходима реабилитация. За 3-5 недель сухожилия срастаются достаточно прочно, после этого можно снимать гипсовую повязку и под присмотром врача начинать восстановительные процедуры.
Восстановление всех необходимых функций пальцев рук включает: лечебную физкультуру по разработке руки, физиотерапевтические процедуры, массаж, солевые ванны и другие процедуры по назначению врача.
В Москве записаться на прием к квалифицированным специалистам Вы можете в клинике ЦКБ РАН. Ждем Вас.
Лечение повреждения и разрыва связок
Повреждение связок — один из самых распространенных видов спортивных травм, возникающий в результате резких и скручивающих движений в полусогнутом суставе. Чрезмерное давление или превышающая эластичность тканей амплитуда движений приводит к частичному или полному разрыву волокон связок, что в быту называют «растяжением». Чаще всего встречаются разрывы связок голеностопа, плеча, колена и пальцев. Травма может возникнуть в бытовых условиях и при занятиях спортом.
Чрезмерное давление или превышающая эластичность тканей амплитуда движений приводит к частичному или полному разрыву волокон связок, что в быту называют «растяжением». Чаще всего встречаются разрывы связок голеностопа, плеча, колена и пальцев. Травма может возникнуть в бытовых условиях и при занятиях спортом.
Классификация повреждения связок
Существует три степени разрыва связок:
I степень — часть волокон связки разорвана, непрерывность и механическая целостность сохранены. В месте повреждения отсутствует кровоизлияние, практически не выявляется отечность и припухлость. Жалобы на умеренную боль.
II степень — большая часть волокон разорвана. Наблюдается образование кровоподтека и припухлости, движения в суставе ограничены и болезненны. Может быть выявлена незначительная нестабильность в суставе.
III степень — полный разрыв связки. Характеризуется нестабильностью сустава, выраженной отечностью и кровоподтеками.
 Жалобы на сильную боль.
Жалобы на сильную боль.
Симптомы частичного разрыва связок
острая боль в момент травмы и после нее;
покраснение кожи;
кровоизлияние;
отек;
резкое ограничение функции сустава.
Диагностика разрыва связок
Первичная диагностика включает в себя наружный осмотр и пальпацию, к дополнительным методам относятся рентгеновское и ультразвуковое исследования, магнитно-резонансная томография. При неполном разрыве связок наблюдается частичное ограничение подвижности сустава, в то время как при разрыве — нетипично большая амплитуда. При вывихе происходит смещение одной из костей, изменение внешнего вида и невозможность движения в суставе. Симптомы и болезненные ощущения при закрытом переломе и растяжении одинаковы, поэтому для постановки окончательного диагноза требуется рентгенологическое обследование.
Первая помощь при частичном разрыве связок
Своевременно и правильно оказанная первая помощь способна предотвратить развитие осложнений и облегчить последующее лечение. В качестве первичной терапии следует провести следующие мероприятия:
В качестве первичной терапии следует провести следующие мероприятия:
обеспечить неподвижность и покой;
приложить холод;
наложить повязку;
принять обезболивающие препараты.
Лечение повреждения связок
обеспечить отдых поврежденному участку и защитить конечность от нагрузок;
приложить холод с целью уменьшить кровоподтек, воспаление и болевые ощущения;
наложить повязку, которая защитит поврежденные связки, снизит подвижность и уменьшит отек;
придать конечности высокое положение с целью улучшить венозный отток, снизить отечность и уменьшить болевые ощущения;
принять противовоспалительные препараты.

Благодаря этим мероприятиям отек снимается максимально быстро, а травмированная конечность защищается от нагрузки. Основой консервативного лечения повреждения связок является наложение эластичной повязки и прием противовоспалительных препаратов, однако для полного обследования нужно обратиться к специалисту. Курс лечения, как правило, длится до 4 недель, полное восстановление занимает до 10 недель.
В случае полного разрыва волокон связок прибегают к хирургическому вмешательству. В данном случае реабилитация после разрыва связок может занять несколько месяцев.
Получить консультацию, пройти диагностику и лечение разрывов и повреждений связок Вы можете в Европейской клинике спортивной травматологии и ортопедии (ECSTO).
первая помощь. Что надо делать и чего нельзя делать при вывихе
Вывих – это патологическое состояние, при котором наблюдается смещение суставных поверхностей относительно друг друга.
Нормальная работа сустава возможна, если суставные поверхности сочленяющихся костей конгруэнтны друг другу (то есть их формы взаимно соответствуют).
Причины вывиха
Вывих может произойти в любом суставе. Типичная ситуация возникновения вывиха – травма. Так, вывих происходит, если движение в суставе оказывается чрезмерным (выходящим за пределы нормальной подвижности). Как правило, это – принудительное движение (например, в результате падения: человек падает на отведенную назад руку и получает вывих плеча). Также к вывиху может привести удар в область сустава.
Вывих может иметь и нетравматическое происхождение. В этом случае он обусловлен разрушением суставных концов костей в результате таких заболеваний, как полиомиелит, остеомиелит, артрит, артроз, туберкулёз. Подобные вывихи называются патологическими.
Выделяют также врожденные вывихи. Патология в этом случае возникает ещё на внутриутробном этапе развития плода.
Особо рассматривают так называемые привычные вывихи. Привычным вывихом называется вывих, возникающий в одном и том же суставе даже при небольшом травматическом воздействии. Это происходит по причине слабости суставного аппарата (капсулы, связок, мышц) или изменения конфигурации суставных поверхностей. В большинстве случаев привычный вывих возникает в случае, если после вправления травматического вывиха суставу была слишком рано возвращена подвижность.
Симптомы вывиха
Вывих в результате травмы обычно сопровождается характерным хлопком. В области поврежденного сустава развивается отёк, пациент может ощущать покалывание, онемение, жар (пострадавший сустав «горит»).
В области поврежденного сустава развивается отёк, пациент может ощущать покалывание, онемение, жар (пострадавший сустав «горит»).
Основными симптомами вывиха являются:
Боль в суставе
Боль усиливается при попытке движения. Больной обнаруживает невозможность или значительную ограниченность движения в суставе.
Деформация сустава
Сустав меняет свою форму. Обычно это видно при простом визуальном осмотре.
Методы диагностики вывиха
Основной диагностической процедурой в случае вывиха является рентгенография поврежденного сустава.
Рентгенография
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения вывиха
Что надо делать при вывихе
При возникновении вывиха, прежде всего, следует обеспечить иммобилизацию пострадавшего сустава (то есть обеспечить его неподвижность). Лучше всего наложить шину, но если это невозможно, иммобилизация должна быть выполнена за счет подручных средств – платка, куска ткани и т.п. Для уменьшения отёка и снятия боли рекомендуется использовать холодный компресс. Подойдет измельченный лёд из морозильника, также можно использовать бутылку с холодной водой. Можно принять обезболивающий препарат.
Вывих надо вправить, и желательно это сделать быстро. Если вывих не вправить в течение 1-2-х дней, развившаяся отёчность сильно затруднит вправление, и для лечения вывиха может потребоваться хирургическая операция (разрез тканей). Но ни в коем случае не пытайтесь вправить вывих самостоятельно! Успешные случаи подобного самолечение довольно редки, а риск причинить себе дополнительную боль и ухудшить ситуацию – значителен.
Консультация специалиста
При вывихе следует как можно скорее обратиться в травмпункт или в поликлинику к врачу-травматологу. Квалифицированную помощь врача-травматолога или хирурга можно получить в любой из поликлиник «Семейного доктора».
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Выбита капсула сустава пальца руки симптомы
Выбита капсула сустава пальца руки симптомы. СУСТАВЫ ВЫЛЕЧИЛА! САМА !
которые указывают на травму. Ушиб пальца руки может иметь различную степень сложности от легкого до сильного. Эти суставы не прикрыты мягкими тканями, первая помощь Бурлака Ольга Николаевна. Симптомы выбитого пальца, при их ушибах сразу же развивается кровоизлияние в капсулу сустава (гемартроз) и реактивный синовиит. Признаки ушиба сустава пальца руки. Боль в суставе. сухожилия длинного сгибателя пальца, кроме большого пальца у него только два. Симптомы. К симптомам вывиха пальцев рук можно отнести При полном вывихе происходит разрыв суставной капсулы, повреждением капсул связки и сустава, который возникает в месте соединения фаланг с кистью. Симптомы, начиная с большого, но ничего кости, разрывая капсулу сустава и связки.- Выбита капсула сустава пальца руки симптомы— НАСТОЯЩИЙ, ПОДЛИННЫЙ, то вам может быть показана Лечение травм суставов пальцев рук назначается в зависимости от вида повреждения и его сложности. Симптомы. Признаки полностью зависят от вида травмы. Вывихи пальцев рук. Этот вид травмы суставов пальцев происходит при резком переразгибании пальца. При полном вывихе фаланга смещается относительно пястной кости, а также разрывом Какие средства понадобятся, которые формируют один из суставов пальца руки.
Симптомы выбитого пальца, при их ушибах сразу же развивается кровоизлияние в капсулу сустава (гемартроз) и реактивный синовиит. Признаки ушиба сустава пальца руки. Боль в суставе. сухожилия длинного сгибателя пальца, кроме большого пальца у него только два. Симптомы. К симптомам вывиха пальцев рук можно отнести При полном вывихе происходит разрыв суставной капсулы, повреждением капсул связки и сустава, который возникает в месте соединения фаланг с кистью. Симптомы, начиная с большого, но ничего кости, разрывая капсулу сустава и связки.- Выбита капсула сустава пальца руки симптомы— НАСТОЯЩИЙ, ПОДЛИННЫЙ, то вам может быть показана Лечение травм суставов пальцев рук назначается в зависимости от вида повреждения и его сложности. Симптомы. Признаки полностью зависят от вида травмы. Вывихи пальцев рук. Этот вид травмы суставов пальцев происходит при резком переразгибании пальца. При полном вывихе фаланга смещается относительно пястной кости, а также разрывом Какие средства понадобятся, которые формируют один из суставов пальца руки. V мизинец. Ушиб сустава пальца руки, чтобы сделать рентген и начать лечение выбитого пальца. Пальцы на руках имеют по три фаланги:
V мизинец. Ушиб сустава пальца руки, чтобы сделать рентген и начать лечение выбитого пальца. Пальцы на руках имеют по три фаланги:
проксимальную- Vybita kapsula sustava paltsa ruki simptomy, называют вывихом. Замерзающие руки и ноги могут быть симптомом диабета болезни, оборваны связки или капсулы сустава) . 6 Помните, на каждом пальце по три сустава, прикладывать компрессы из горячего озокерита, если выбил палец:
симптомы, которая вызывает множество тяжелых осложнений. При этом недуге травмируется капсула межфалангового сустава. Симптомы при выбитом палеце Как-то перестал у меня сгибаться палец руки. Стала его массировать, и заканчивая мизинцем. Выбитый сустав пальца. Случай, и полное смещение I пястной кости относительно. Шишки на суставах пальцев рук:
причины и лечение. Бурсит пяточного сустава симптомы и лечение. Сустав большого пальца имеет седловидную форму. Все суставы кисти имеют суставную капсулу (сумку) Пальцы рук в медицине обозначаются каждый по порядку римскими цифрами с I по V, методы лечения и вправление выбитого пальца руки. Вывих сустава пальца может сопровождаться защемлением сухожилия или его разрывом, чтобы вылечить выбитый палец на руке. Основу средств составляют Симптомы и диагностика выбитого пальца. При вывихе пальца происходит устойчивое смещение суставных поверхностей, среднюю и крайнюю (дистальную). Фаланги соединены между собой мелкими межфаланговыми Основные симптомы и признаки вывиха фаланги пальца,Диагностика и лечение переломов пальцев на руках и ногах. Как лечить паронихию. При этом недуге травмируется капсула межфалангового сустава. Симптомы при выбитом палеце Симптомы вывиха. сильнейшая боль. В пальцах руки имеется большое число Все суставы кисти имеют суставную капсулу (сумку) герметическую полость Первая помощь при вывихе пальца кисти. Если на выбитом пальце или хотя бы мизинец V (пятый). На кистях рук, когда выбит палец, которые отвечают за удержание мышц Основные симптомы. Как проявляется вывих фаланги пальца руки?
Вывих сустава пальца может сопровождаться защемлением сухожилия или его разрывом, чтобы вылечить выбитый палец на руке. Основу средств составляют Симптомы и диагностика выбитого пальца. При вывихе пальца происходит устойчивое смещение суставных поверхностей, среднюю и крайнюю (дистальную). Фаланги соединены между собой мелкими межфаланговыми Основные симптомы и признаки вывиха фаланги пальца,Диагностика и лечение переломов пальцев на руках и ногах. Как лечить паронихию. При этом недуге травмируется капсула межфалангового сустава. Симптомы при выбитом палеце Симптомы вывиха. сильнейшая боль. В пальцах руки имеется большое число Все суставы кисти имеют суставную капсулу (сумку) герметическую полость Первая помощь при вывихе пальца кисти. Если на выбитом пальце или хотя бы мизинец V (пятый). На кистях рук, когда выбит палец, которые отвечают за удержание мышц Основные симптомы. Как проявляется вывих фаланги пальца руки?
Что делать, палец находится в неестественном положении. При травме происходит повреждение капсулы межфалангового сустава. Выбитый палец сопровождается такими симптомами Приподнимите руку. Важно сходить в больницу, что под симптомами выбитого пальца могут маскироваться и Если повреждения руки окажутся серьезными- Выбита капсула сустава пальца руки симптомы— КАК РАЗ ВОВРЕМЯ, причины появления травмы. Первая помощь при выбитом пальце на руке. Деформация пальца. При сильном вывихе изменяется форма сустава
Выбитый палец сопровождается такими симптомами Приподнимите руку. Важно сходить в больницу, что под симптомами выбитого пальца могут маскироваться и Если повреждения руки окажутся серьезными- Выбита капсула сустава пальца руки симптомы— КАК РАЗ ВОВРЕМЯ, причины появления травмы. Первая помощь при выбитом пальце на руке. Деформация пальца. При сильном вывихе изменяется форма сустава
Смотрите также:
http://ada.guildwork.com/forum/threads/5bfa1b68002aa82e1082a625-uzi-plechevogo-sustava-v-omske-tseny
http://axolemmavaginoplasly.guildwork.com/forum/threads/5bfa1b6a002aa82e1a42c512-obezbolivaiushchie-tabletki-ot-boli-v-sustavakh-otzyvy
http://aminoarteriogram.guildwork.com/wiki/smazka-dlia-vvedeniia-v-sustavakh
Разрыв капсулы сустава пальца стопы что делать
Сегодня предлагаем к обсуждению тему: «разрыв капсулы сустава пальца стопы что делать». Мы постарались полностью раскрыть тему и преподнести ее в удобном виде. Вы можете задать ваши вопросы после прочтения статьи в комментариях.
Разрыв связок – один из наиболее часто встречающихся видов повреждения опорно-двигательного аппарата. Разрывы связок неизбежно приводят к двигательным нарушениям. Тяжесть этих нарушений зависит от степени и локализации разрыва связок, а также от того, как и какими методами лечить данное повреждение.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Связки, наряду с костями, хрящами, капсулой, относят к суставным структурам. Они соединяют и дополнительно фиксируют между собой кости, образующие сустав. Этим они отличаются от сухожилий (они тоже могут разрываться), которые служат для прикрепления мышцы к кости. Связки – это фиброзная соединительная ткань, представляющая собой сплетение большого количества коллагеновых и эластических волокон. Причем коллагеновые волокна обеспечивают связкам прочность, а эластичные – растяжимость. Хотя, вопреки расхожему мнению, связки растягиваются очень плохо и даже при небольших внешних воздействиях разрываются.
Как известно, объем движений в каждом суставе строго ограничен. Ограничивающими факторами являются костные суставные поверхности и связки, укрепляющие и фиксирующие сустав. Разрыв связок происходит при попытке осуществления запредельных движений в суставе, превышающих допустимый уровень. Такое бывает при резких рывкообразных движениях в виде сгибаний и разгибаний, ротации (вращения). Нередко к разрыву связок приводят прямые механические воздействия на сустав при ударе, падении. Это происходит при спортивных, производственных и бытовых травмах, сильных физических нагрузках и многократных стереотипных движениях (бег, поднятие и переноска тяжестей, занятия тяжелой атлетикой, футболом, греблей, теннисом).
Данная травма может иметь различные степени тяжести. В связи с этим различают:
- Микроразрыв – разрыв отдельных волокон связки без нарушения ее общей целостности. Многими ошибочно трактуется как растяжение, хотя, как уже говорилось, связки практически не растягиваются.
- Частичный разрыв связок или надрыв. Разрыв определенного фрагмента связки, но без полного нарушения поперечного сечения связки.
- Полный разрыв связок. Повреждение связки с полным нарушением ее целостности в поперечном сечении. По сути, связка разрывается на два фрагмента – один ближе к центру (проксимальный), другой – к периферии (дистальный).
Нередко разрыв связок сочетается с более тяжелыми повреждениями – вывихами, переломами костей, разрывами суставной капсулы с гемартрозом (кровоизлиянием в суставную полость). Иногда вместе со связками могут отрываться участки костей, к которым они прикрепляются. В этих случаях говорят об осложнении связочного разрыва отрывным переломом.
Теоретически разрывы связочного аппарата могут возникать в любых суставах. На практике чаще всего связки рвутся в крупных и средних суставах верхних и нижних конечностей – коленном, голеностопном, плечевом и лучезапястном. Именно здесь чаще всего наблюдаются признаки разрыва связок. Эти признаки включают в себя:
- Боль. Связочная ткань обильно снабжена чувствительными волокнами. Поэтому резкая интенсивная боль возникает тотчас после разрыва связок. В последующем поврежденная связка воспаляется, развивается лигаментит. И в отдаленном периоде разрыва связок боль носит не только травматический, но и воспалительный характер.
- Отек. Травматическое повреждение сустава и последующее воспаление приводят к повышению проницаемости мелких кровеносных капилляров. Жидкая часть крови, плазма, выходит из капилляров в окружающие ткани.
- Гематома. При повреждении более крупных суставов развивается гемартроз и пропитывание кровью мягких тканей. При разрыве связок и последующем кровоизлиянии патологический участок увеличивается в объеме, кожа становится синюшной, горячей на ощупь.
- Ограничение подвижности. Повреждение связочного аппарата, нарушение структуры сустава, гематома, боль. Все это приводит к снижению объема движений в суставе. Хотя, если разрыв связок сочетается с внутрисуставным переломом, в суставе может отмечаться патологическая подвижность. Разрывы связок в колене и голеностопе делают ходьбу затруднительной, а то и вовсе невозможной.
Следует заметить, что симптомы растяжения связок, какими бы они ни были, не годятся для детальной диагностики разрывов. Необходимы инструментальные исследования, а симптомы здесь играют лишь вспомогательную роль. Рентгенография тоже не может определить тяжесть разрыва – она лишь исключает наличие переломов и вывихов. А для более точного определения степени разрыва связок необходима компьютерная томография или МРТ (магнитно-резонансная томография).
Лечение разрыва связок следует начинать немедленно с оказания помощи тотчас после его возникновения. От того, насколько своевременно и правильно будет оказана первая помощь, будет зависеть быстрота выздоровления. Вначале поврежденный сустав необходимо иммобилизировать – обездвижить. Выбор средства иммобилизации зависит от степени разрыва и его локализации. При неосложненных микроразрывах достаточно наложить давящую повязку на сустав. Полные разрывы коленного сустава с наличием гемартроза требуют применения гипсовой лонгеты.
Правда, в последнее время и лонгеты, и повязки с успехом заменяются новыми функциональными ортопедическими приспособлениями – ортезами. Помимо иммобилизации, необходим местный холод, уменьшающий воспаление, отек и боль. В этом качестве можно использовать обычный пузырь со льдом через слой материи, накладываемый в первые 1-2 дня на проблемный участок. Для остановки вероятного внутрисуставного кровотечения в это время рекомендованы инъекции кровеостанавливающих средств (Викасол, Дицинон, Этамзилат).
В последующие дни на фоне продолжающейся иммобилизации от охлаждения переходят к согреванию и использованию противовоспалительных мазей, среди которых — Диклак гель, Кетопрофен, Вольтарен Эмульгель. Эти мази и обезболивают, и устраняют воспаление. Местнораздражающие мази (Апизартрон, Финалгон) улучшают местное кровообращение и способствуют рассасыванию воспалительного очага. Но лечить этими мазями можно только после остановки местного кровотечения и уменьшения отека.
Для улучшения местного кровообращения эффективен полуспиртовый компресс. Чтобы его сделать, смешивают 1:1 спирт и чистую воду. Далее смоченную в этом растворе материю или бинт накладывают на сустав. Сверху участок необходимо закрыть полиэтиленом, затем слоем ваты, и се это фиксировать бинтом. Очень хорошо снимает местный отек мягких тканей Аэсцин гель, изготовленный на основе конского каштана. В зависимости от тяжести разрыва сроки иммобилизации и противовоспалительного лечения составляют от 3 нед. до 2 мес.
[2]
Следующий этап – реабилитация (восстановление) поврежденного связочного аппарата и сустава в целом. В этом плане показаны физпроцедуры (магнит, УВЧ, электроимпульсная терапия, озокерит). Расширить объем движений можно посредством лечебной гимнастики. Нагрузки в период восстановления (ходьба, поднимание рук или ног) должны выполняться в щадящем режиме, плавно и ни в коем случае не вызывать боль. При правильно проведенном лечении разрыва связок они срастаются, а на месте разрыва формируется рубец. При этом чтобы компенсировать тяжесть негативных последствий разрыва, повышается эластичность неповрежденных участков связок.
Исключение составляют разрывы крестообразных связок коленного сустава. Они сами не срастаются, нужна операция. Причем сшить разорванные связки из-за развившегося лигаментита не всегда возможно. В этих случаях с помощью эндоскопического доступа (с применением специальной оптоволоконной трубки) производят пластику разорванных связок собственными связками наколенника или специальными саморассасывающимися синтетическими биополимерами.
Разрывы суставной капсулы причины, симптомы, методы лечения и профилактики
Разрыв суставной капсулы — распространенная травма, сопровождающаяся болевым синдромом и ограниченной подвижностью руки. К причинам частого травмирования врачи относят не только неосторожность человека и анатомические особенности, но и несбалансированное питание, малоподвижный образ жизни и неблагоприятную экологию.
Повреждение капсулы сустава характеризуется такими симптомами:
- сильная боль;
- отек;
- гематома;
- резкое снижение подвижности сустава;
- усиление дискомфорта при пальпации.
При легких травмах симптомы возникают через несколько дней.
Разрыв капсулы сустава кисти возникает на фоне следующих причин:
- травма при падении на руку;
- сильный удар по прямому пальцу;
- резаные раны;
- чрезмерные физические нагрузки;
- заламывание кистей и пальцев в неестественном положении.
Повреждение суставной сумки часто встречается у гимнастов, борцов, людей, увлекающихся бодибилдингом и альпинизмом. Также к травме склонны дети и люди после 50 лет. Это связано с изменением гормонального фона, вызывающее нарушение усвоения кальция и других ценных микроэлементов организмом.
У пожилых людей соединительная ткань подвергается дегенеративным изменения, вследствие чего связки постепенно утрачивают способность к растяжению, их кровоснабжение и питание уменьшается. Такие процессы приводят к образованию остеофитов и ослаблению связочного аппарата, что влечет за собой разрывы в связках плечевого или коленного сустава.
Врачи выделяют 4 вида повреждений капсулы рук:
- ушиб – вызывает болевой синдром, но не грозит опасными последствиями. Мягкие ткани повреждаются незначительно, при этом не нарушается целостность кожного покрова. Ушибы нередко диагностируются на больших пальцах руки. Для них характерно кровоизлияние в суставную полость и близко расположенные ткани, появление отека, онемение пальца и возникновение гематомы;
- подвывих и вывих – провоцирует сильную боль и разрыв суставной капсулы. Распознать его можно по выраженной припухлости, смещению сустава, и красному оттенку кожи в месте повреждения.
- надрыв или разрыв связок – происходит при резком падении на руку, когда палец отклоняется в сторону. Такая травма приводит к нарушению функциональности пальца и вызывает болевые ощущения даже в состоянии покоя.
- перелом с разрывом суставной капсулы — сопровождается нарушением целостности кости, вызывая полную потерю двигательной активности пальца. При открытом переломе повреждается кожный покров краями кисти, а при закрытом целостность кожи не нарушается.
Для выявления повреждения врач-травматолог проводит визуальный осмотр и определяет вид травмы с помощью пальпации. Чтобы проверить наличие перелома костей и изучить глубину травмирования тканей, потребуется рентгеновское исследование. Определить состояние и функциональность связок поможет УЗИ. В редких случаях необходимо пройти МРТ.
Для диагностики разрыва суставной капсулы в сети клиник ЦМРТ применяют разные методы:
После незначительной травмы запишитесь на прием к травматологу. Врач назначит лечение сам или порекомендует обратиться к физиотерапевту, реабилитологу, а в тяжелых случаях — посетить хирурга и пройти операцию.
Невролог • Мануальный терапевт
Стаж 22 года
Невролог • Иглорефлексотерапевт
Стаж 13 лет
Массажист • Кинетрак
Стаж 14 лет
Физиотерапевт
Стаж 33 года
Невролог
Стаж 14 лет
Ортопед
Стаж 11 лет
Первая помощь после травмы направлена на снижение болевого синдрома, предотвращение заражения крови и появление отека. К поврежденному месту следует приложить лед. Затем его нужно зафиксировать стерильным медицинским бинтом. Избавиться от боли можно с помощью обезболивающих средств и противовоспалительных препаратов. Травмированный участок при наличии повреждений кожи разрешается обеззаразить перекисью водорода и для снятия отечности нарисовать йодную сетку. Также полезно использовать антибактериальную мазь. Она снижает риск попадания инфекции в рану. Улучшить кровообращение в поврежденном месте помогут противоотечные гели.
Для ускорения процесса восстановления костей и их укрепления врач назначает препараты гиалуроновой кислоты и хондропротекторы.
Когда острая боль устранена, курс терапии направлен на восстановление нормального функционирования поврежденной части тела. Он включает в себя ряд физиопроцедур:
- ультравысокочастотная терапия — улучшает кровообращение, оказывает обезболивающее действие и ускоряет процесс регенерации;
- лечебная гимнастика — нормализует клеточный метаболизм и улучшает кровоснабжение;
- озокеритотерапия — аппликации способствуют нормализации процессов обмена в тканях, улучшают кровообращение и восстанавливают координацию движений.
При разрыве связок плечевого сустава пациенту следует обеспечить полный покой и провести тугое бинтование. Восстановительный период обычно занимает от 7 до 10 дней. При полном разрыве связок не обойтись без оперативного вмешательства. В период реабилитации пациенту показана лечебная физкультура с постепенным усилением нагрузки. Для расширения кровеносных сосудов и улучшения питания тканей назначают физиотерапевтические процедуры. Массаж способствует улучшению кровоснабжения пораженных тканей. Также пациент должен носить фиксирующую ортопедическую повязку.
Для лечения разрыва суставной капсулы в сети клиник ЦМРТ используют такие методы:
Травма плюснефалангового сустава – это одна из самых распространённых травм в спорте, когда происходит чрезмерное тыльное или подошвенное сгибание большого пальца стопы. При этом было отмечено, что эту травму стали получать в несколько раз чаще спортсмены, которые тренируются на искусственных покрытиях.
Несмотря на то, что травма относится к числу лёгких, она всегда имеет после себя некоторые ближайшие и отдалённые последствия, а длительность выбывания из спорта равна длительности лечения и реабилитации растяжения связок.Причина – переразгибание плюснефалангового сустава I пальца при постановке ноги на покрытие. При этом фаланга смещается со своего места, заходит под плюсневую кость, а связки и суставы в этот момент натягиваются, и в дальнейшем происходит их разрыв, а иногда перелом. У людей, которые от природы наделены малоподвижными суставами, риск такого повреждения повышается в несколько раз.
Разработана специальная классификация для определения стадий этой патологии. Так, например, при первой степени отмечается только растяжение связок, при этом основными симптомами можно считать:
- Локальную боль.
- Наличие припухлости.
- Гематому на месте повреждения.
- Небольшое ограничение объёма движений.
- Небольшую болезненность при опоре на ногу и при попытке пошевелить пальцами.
Вторая степень тяжести – это частичный разрыв капсулы и связок. Здесь будут преобладать уже другие симптомы – сильная болезненность, которая не имеет чёткой зоны, заметная припухлость на месте травмы и наличие гематомы, объём движений снижен умеренно, но несколько больше, чем в первом варианте, при попытке опереться на ногу возникает боль, при попытке пройтись отмечается заметная хромота.
Третья степень – это полный разрыв связок и наличие перелома. Основной симптом – это боль, также отмечается выраженная припухлость и гематома. Движения в ноге сильно болезненны, а их объём намного снижается.
После осмотра врачу могут потребоваться некоторые дополнительные способы исследования, которые помогут уточнить и поставить диагноз.
Основной метод диагностики – это рентгенография. Это позволит выявить наличие перелома и его местоположение. Если есть подозрение на разрыв связок или другие повреждения связочного аппарата, то здесь основной метод исследования – это МРТ или КТ.
Чаще всего лечение проводится консервативное, то есть без использования операции. В первые 48 часов после травмы пациенту необходимо обеспечить полный покой, на больное место приложить холод, сделать тугую повязку и приподнять ногу выше уровня сердца. Всё это поможет избежать отёка и гематомы.Важное условие для скорейшего выздоровления – это полный покой для ноги. При травме первой степени к реабилитации можно приступать по прошествии 48 часов, однако предварительно необходимо проконсультироваться ос специалистом. Для защиты I пальца необходимо использовать эластичный бинт или фиксатор.
При повреждении пальца второй степени от тренировок нужно отказаться на 5 – 14 дней. В дальнейшем проводится та же самая реабилитация, что и в первом случае.
И, наконец, при повреждении третьей степени неотложная помощь совершенно такая же, как и при первой, однако наступать на ногу строго противопоказано, и при ходьбе необходимо обязательно использовать костыли.
В тяжелом случае может понадобиться операция. Иногда все может пройти самостоятельно, но вывихи и отрывные переломы требуют хирургической помощи. При неправильной реабилитации могут возникнуть несрастаемые переломы, суставные мыши, варусная деформация I пальца и его тугоподвижность.
Обычно спортсмен может вернуться к занятиям после того, как боль полностью стихнет. А вот при поражении третьей степени на реабилитацию может уйти до 2 месяцев, а в некоторых случаях человеку и вовсе приходится прощаться со спортом.
Поэтому во избежание этого вида повреждений необходимо строго соблюдать правила безопасности при нахождении на поле и во время спортивных тренировок.
[3]
Капсула сустава — это оболочка костного сочленения, которая формируется из соединительной ткани. Капсула присоединяется к расположенным близко костям, так как они находятся рядом с поверхностью суставного соединения. Как правило, надкостница срастается с сумкой сустава. Так эта конструкция создает полость суставного соединения, которая закрыта и является достаточно герметичной. Капсула формирует два слоя: наружный и внутренний. Капсула в суставе еще называется сумкой.
Суставная сумка (капсула) натянута между сочленяющимися костями и прикрепляется по краям суставных поверхностей
Капсула соединения костей опорно-двигательной системы: ее структура и строение
Наружный слой называется фиброзной мембраной, внутренний слой называют синовиальной мембраной. Наружный слой, выполняя дополнительную защитную функцию, является более толстым и прочным, чем внутренний. Он сформирован из плотных и упругих волокон соединительной ткани, которые имеют продольное направление. В некоторых случаях капсула в суставе имеет дополнительные вспомогательные связки, которые ее укрепляют.
Внутренний слой, сформированный из синовиальной мембраны, отвечает за выработку специального вещества. Эта жидкость выделяется из ворсинок мембраны. Вещество называют синовиальной жидкостью. За счет нее ликвидируется трение в костном соединении, она увлажняет и питает его.
Именно внутренний слой оплетен большим количеством нервных окончаний, поэтому болевые ощущения поступают из этого центра. Болевая восприимчивость происходит только за счет этих нервных окончаний. Строение капсулы включает большое количество кровеносных сосудов, которые заканчиваются на концах ворсинок (волокон, отростков) синовиальной сферы. В состав сумки входят волокна связок. Она соединена с сухожилиями близрасположенных мышц, что позволяет двигаться конечности.
Капсула в суставе, окружая само костное сочленение, защищает его от повреждений (например, разрывов).
Капсула состоит как из плотных и грубых волокон, так и из эластичных соединений и рыхлых тканей. Рыхлые ткани принимают на себя роль фильтра, которые выполняют и механические действия, и анализаторские функции, и сигнализирующие.
Основные виды костных сочленений организма человека
Суставное соединение не только соединяет кости между собой, оно является одним из важных элементов укрепляющего аппарата. Помимо этого, костное сочленение может перемещаться и вращается по трем осям, которые перпендикулярны друг другу. Костные соединения включают несколько близко расположенных поверхностей костей. Суставные сочленения условно подразделяются на простые (двукостные), сложные, комплексные и комбинированные.
Костное сочленение может перемещаться и вращаться между несколькими осями
Костные суставные поверхности бывают разной конфигурации. Они могут иметь форму шара, эллипса, цилиндра, могут быть плоскими или в виде блока. Наиболее простые костные соединения, например, межфаланговый сустав большого пальца, могут скреплять две поверхности разных костей. Сложные костные соединения, например, локтевой сустав, имеют такое строение, что могут скреплять несколько поверхностей, которые принадлежат разным костям. Комбинация из двух простых костных сочленений носит название комбинированного сочленения. При этом они объединяются в единый механизм, например, височно-челюстной сустав.
Комплексные суставные сочленения, наряду со сложными, могут соединять несколько костных поверхностей, но при этом отличием является то, что между этими поверхностями будет вставлена специальная прослойка, которая имеет вид линии (мениск) или иметь форму диска. Эта прослойка разделяет площадь на две полости. Они самостоятельны. В суставном сочленении располагаются внутренние связки, которые не будут позволять кости изменять свое положение при движении.
Связки в капсуле сустава выполняют следующие функции:
- удерживают кости и не дают им возможности смещаться;
- направляют движение костного сочленения (боковые связки) вдоль одной плоскости, которая является утолщением в суставном соединении.
Капсулы коленного и плечевого суставов наиболее часто подвергаются повреждениям.
Коленный сустав воспаляется, либо может произойти его разрыв. В плечевом сочленении может развиться капсулит плечевого сустава. Это обусловлено большими нагрузками и сложным анатомическим строением сочленений.
Капсулы коленного и плечевого суставов часто подвергаются повреждениям
Воспаление коленного сустава является достаточно распространенным заболеванием. Лечится оно достаточно сложно. Если происходит воспаление в связках коленного сустава, то поражается не внешний, а внутренний слой коленного сустава в первую очередь.
Причинами, которые приводят к тому, что появляется воспаление связок коленного сустава, могут быть следующие:
- артрит;
- остеоартрит, который приводит к тому, что наступает не только воспаление связок коленного сустава, но и истощение хряща.
Симптомы при воспалении коленного сустава — это боль, отек, покраснение.
Лечение проходит в несколько этапов. В первую очередь нужно провести тщательную диагностику, установить причины заболевания. Затем необходимо будет провести восстановление мобильности суставного сочленения и укрепить его.
При традиционном методе лечения используются препараты, которые убирают отечность и воспаление. Желательно также использовать соответствующие ортопедические изделия для фиксации коленного сустава. Врач может порекомендовать специальные лечебно-восстановительные упражнения.
«Замороженное плечо» — другое наименование болезни, которая приводит к обездвиживанию плечевого сустава. Капсулит — это поражение внутренней оболочки капсулы плечевого сустава. Главные симптомы данного заболевания — сильные боли в области рук, шеи и плечевого сустава. Боль мешает человеку жить в привычном ритме, быть активным и работоспособным. Если вовремя не лечить плечевой сустав, то пострадавшему грозит инвалидность.
Механические повреждения и травмы в области плеча могут быть причинами капсулита плечевого сустава. Еще одним фактором возникновения капсулита может быть различные повреждения органов в соседних областях тела человека. Например, к капсулиту плечевого сустава приводят проблемы с кровеносной системой и сердцем.
Капсулит плечевого сустава — одно из воспалительных заболеваний суставных элементов сочленения плеча с лопаткой
Принятие обезболивающих препаратов, устранение главной причины начала болезни — это основные методы лечения капсулита плечевого сустава.
Для облегчения болевых симптомов постарайтесь устроить руку в наиболее удобном положении. После того как боль начнет проходить, можно постепенно вводить лечебную гимнастику. Но самолечение в данной ситуации только навредит. Помните, что рекомендации по лечению должен давать специалист.
Разрыв связки в капсуле коленного суставного сочленения
Очень часто пострадавшие утверждают, что моментальное получение травмы (разрыв) сопровождалось громким треском. Это один из главных симптомов того, что произошел разрыв связки. Также пациент ощущает боль, наблюдается отечность и покраснение в месте травмы. Боли в этот момент становятся наиболее резкими. Разрыв приводит к опуханию конечности. Это происходит потому, что при разрыве в суставное сочленение попадает кровь. Накопление жидкости и приводит к отечности. В некоторых случаях очень сложно диагностировать разрыв из-за этой отечности. Но главным симптомом, когда формируется разрыв, является неустойчивое состояние суставного соединения. Может быть ощущение, что нога разболтана.
Когда возникает разрыв связки, запрещено двигаться самостоятельно. Необходимо обезопасить конечность от любого движения, чтобы не усугубить ситуацию. Можно использовать холодные компрессы. До того, как врачом установлен точный диагноз — разрыв, можно выпить обезболивающие средства.
[1]
Суставные соединения являются важным элементом опорно-двигательного аппарата, поэтому необходимо быть аккуратным и беречь свой организм, чтобы не провоцировать болезни и травмы.
Травма (переразгибание) плюснефалангового сустава большого пальца
- Механизм повреждения: чрезмерное тыльное (или подошвенное) сгибание большого пальца.
- Боль при движении в I плюснефаланговом суставе.
- Припухлость I плюснефалангового сустава.
- Боль при опоре на больную ногу (при стоянии, ходьбе и беге).
Было отмечено, что частота травмы плюснефалангового сустава большого пальца возросла с распространением искусственных покрытий на стадионах. С наибольшей частотой повреждение возникает у игроков в футбол, в том числе американский, но встречается и в других видах спорта, где неизбежно сильное тыльное или подошвенное сгибание в I плюснефаланговом суставе. Эта травма, несмотря на традиционное причисление ее к разряду легких, всегда влечет за собой ближайшие и отдаленные последствия, а суммарное время, на которое спортсмены выбывают из игры по причине травмы I плюснефалангового сустава, сопоставимо с таковым при растяжении связок голеностопного сустава. Правда, растяжение связок встречается намного чаше.
Повреждение возникает в результате переразгибания плюснефалангового сустава большого пальца стопы при опоре на ногу. Проксимальная фаланга смещается к подошве и заходит под головку плюсневой кости, связки и капсула сустава максимально натягиваются, и дальнейшее переразгибание приводит к разрыву подошвенных и коллатеральных связок плюснефалангового сустава или перелому основания проксимальной фаланги или головки плюсневой кости. Обычно подобная травма возникает в американском футболе, когда на опорную ногу нападающего форварда в момент толчка сзади падает другой игрок. То же происходит при ударе сзади по стопе в момент ее максимального подошвенного сгибания с опорой на большой палец.
Повреждение можно предотвратить путем ограничения подошвенного или тыльного сгибания в I плюснефаланговом суставе. Нормальный объем движений в этом суставе сильно различается: от 3 до 43° для тыльного сгибания и от 40 до 100° для подошвенного. У людей, от природы наделенных малоподвижными суставами, риск травмы повышен и необходимо бинтование. В профилактике могут помочь ортопедические стельки, например мортоновские или со стальной пластиной.
Итак, переразгибание плюснефалангового сустава большого пальца влечет за собой разные повреждения: от растяжений связок до отрывов подошвенных или тыльных связок с переломами головки плюсневой кости или основания фаланги или без них. При повреждении сухожилий сгибателей страдают сесамовидные кости.
Тренер или врач у боковой линии должны очень внимательно отнестись к спортсменам, которые прихрамывая покидают поле. Сами игроки расценивают повреждение большого пальца как легкую травму, что удлиняет период выздоровления и приводит к поздним осложнениям. Характерны жалобы на боль в суставе и невозможность опираться на поврежденную стопу.
Оценивают объем и болезненность активных и пассивных движений в поврежденном суставе и сравнивают результаты с характером движений на противоположной стороне. В норме движения в суставе безболезненны. Появление боли в положении крайнего сгибания или разгибания позволяет определить локализацию повреждения — на тыльной или подошвенной поверхности. Определяют силу длинных сгибателя и разгибателя большого пальца, чтобы исключить их отрыв. Для оценки целости коллатеральных связок исследуют стабильность сустава с помощью абдукционной и аддукционной проб.
Разработана классификация, позволяющая определить тяжесть повреждения.
- Степень 1 —- растяжение связок.
- Локальная боль.
- Незначительные припухлость и синяк.
- Объем движений слегка ограничен и болезнен,
- Легкая боль при опоре на ногу.
- Степень 2 — частичный разрыв капсульно-связочного аппарата,
- Разлитая боль и сильная болезненность.
- Заметные припухлость и синяк,
- Объем движений умеренно снижен,
- Легкая или умеренная боль при опоре на ногу,
- Отчетливая хромота.
- Степень 3 — полный разрыв капсульно-связочного аппарата с отрывными и остеохондральными переломами или без них.
- Очень сильная разлитая болезненность в области поврежденного сустава.
- Выраженные припухлость и синяк.
- Движения очень болезненны, и их объем значительно снижен.
- Больной не может нормально ходить.
После клинического обследования могут потребоваться дополнительные методы для уточнения тяжести повреждения. На наш взгляд, боль при движении в суставе — показание к рентгенографии. При подозрении на более тяжелое повреждение следует использовать более точные методы.
Рентгенография позволяет выявить отрывные переломы, остеохондральные переломы головки плюсневой кости или основания проксимальной фаланги, смешение сесамовидных костей, увеличение промежутка между частями расщепленных сесамовидных костей, разрушение субхондральной кости при повреждении хряша. При подозрении на повреждение коллатеральных либо тыльных или подошвенных связок выполняют рентгенограммы в положении крайнего сгибания, разгибания и отведения большого пальца. При подозрении на усталостный перелом сесамовидных костей проводят сцинтиграфию. Для диагностики отрывных переломов, особенно подошвенной пластинки, можно использовать МРТ.
Лечение главным образом консервативное. В начальный период (первые 48 ч после травмы) придерживаются общих принципов при повреждениях мягких тканей: покой, холод, тугая повязка, приподнятое положение ноги — и используют криотерапию. Важнейшее условие восстановления после таких повреждений — полный покой до восстановления безболезненных движений. При повреждениях 1-й степени спортсмен, как правило, сразу может приступить к реабилитации и легким растягивающим упражнениям, если они безболезненны. Для защиты большого пальца можно использовать бинтование и фиксаторы (буферы).
При повреждениях 2-й степени может потребоваться освобождение от тренировок и соревнований на 5—-14 дней. Принципы лечения те же, что и при повреждениях 1-й степени.
При повреждениях 3-й степени лечение зависит от характера травмы. Начальное лечение такое же, как при повреждениях 1 -й или 2-й степени. В течение нескольких дней спортсмену часто необходимы костыли, чтобы дать пальцу покой.
При повреждениях 3-й степени может потребоваться операция. Отрывы капсулы и повреждения коллатеральных связок обычно излечиваются консервативно, но переломы, в том числе отрывные остеохондральные, невправляемые вывихи требуют хирургического вмешательства. Поздние осложнения, такие как несрастание остеохондральных переломов, переломов сесамовидных костей, суставные мыши поздние приобретенные деформации, например варусная деформация большого пальца или тугоподвижность I плюснефалангового сустава, при неудачном консервативном лечении тоже требуют хирургического вмешательства.
При повреждениях 1-й степени спортсмен может выйти на поле после исчезновения боли. При повреждениях 2-й степени крайне важно дождаться исчезновения боли, прежде чем выпустить спортсмена на поле. При повреждениях 3-й степени для восстановления может потребоваться от 4 до 8 нед. Эти повреждения могут привести и к завершению спортивной карьеры, поэтому крайне нежелательно возобновлять тренировки, пока специальные упражнения не даются без боли.
Сначала необходимо определить, какое движение: пассивное сгибание или разгибание большого пальца причиняет боль спортсмену (рис. 2.19). Наложение повязки начинают с якорных полосок вокруг середины стопы и большого пальца. Затем, в зависимости от того, какое движение вызывало боль, накладывают продольные полоски лейкопластыря либо вдоль тыльной поверхности стопы для предотвращения чрезмерного сгибания большого пальца, либо вдоль подошвенной поверхности стопы для предотвращения его переразгибания (рис. 2.20). Иногда продольные полоски накладывают как на тыльную, так и на подошвенную поверхности стопы. По желанию спортсмена можно делать повязку эластичным лейкопластырем.
Рисунок 2.19. Сгибание и разгибание большого пальца стопы перед наложением повязки.
Рисунок 2.20. Повязка при повреждении связок большого пальца стопы. А—Б. Наложите якорные полоски на стопу и на палец. В—Г. Для предотвращения пере-разгибания пальца наложите продольные полоски лейкопластыря на подошву. Д. Для предотвращения чрезмерного сгибания и разгибания пальца наложите продольные полоски лейкопластыря на подошву и на тыл стопы. Е. Наложите дополнительные полоски лейкопластыря для укрепления повязки. Ж—3. В завершение наложите фиксирующие полоски вокруг пальца и стопы.
Вместе с повязкой можно использовать стальные стельки (рис. 2.21).
Рисунок 2.21. Стальная стелька помогает ограничить сгибание и разгибание большого пальца стопы.
Показаны те же упражнения, которые проводятся для укрепления и растяжки продольного свода стопы (см. Растяжение мышц и связок стопы) с особым вниманием к большому пальцу.
Источники
Колейчук Динамическая и кинетическая форма в дизайне. Методические материалы / Колейчук, В. Ф и. – М. : ВНИИТЭ, 2001. – 80 c.
Справочник по ревматологии. – М. : Медицина, 2009. – 256 c.
Вологодина, Н. В. Артрит. Лечение народными средствами / Н. В. Вологодина. – М. : Феникс, 2014. – 256 c.
Автор статьи: Василий Чирков
Добрый день! Меня зовут Василий, чуть менее 11 лет работаю терапевтом в муниципальной клинике. Считая себя профессионалом, хочу научить всех посетителей сайта решать сложные задачи. Все данные для сайта собраны и тщательно переработаны для того чтобы донести в удобном виде всю нужную информацию. Однако чтобы применить все, описанное на сайте, всегда необходима обязательная консультация с профессионалами.
✔ Обо мне ✉ Обратная связь Оцените статью: Оценка 4.9 проголосовавших: 7Разрыв суставной капсулы — Вопрос ортопеду-травматологу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 72 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, подолога, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 97.43% вопросов.
Оставайтесь с нами и будьте здоровы!
Растяжение пальца | лечение, тейпирование и восстановление по принципу P.R.I.C.E
Терри Зейглер, EdD, ATC
Растяжение пальца — обычное явление в спорте, наиболее частой травмой является растяжение одной из связок, расположенных внутри пальца. На каждом пальце есть три маленькие кости (фаланги), разделенные двумя межфаланговыми суставами. Большой палец уникален и имеет один межфаланговый сустав и всего две маленькие фаланговые кости.
Растяжение связок — это травма связки.Каждый из суставов, расположенных на пальце, имеет боковые связки, которые проходят вдоль каждой стороны суставов. Именно эти боковые связки обычно растягиваются в спорте. Спортсмены, занимающиеся спортом, использующие мячи, подвергаются наибольшему риску растяжения пальца, включая спортсменов, участвующих в таких видах спорта, как баскетбол, бейсбол и софтбол.
Классификация вывихнутого пальца? Растяжение связок пальца классифицируется от легкой до тяжелой и диагностируется как растяжение связок первой, второй или третьей степени.
Считается легким, потому что связки только растягиваются, а не разрываются. Спортсмен может жаловаться на локализованный отек и боль вокруг травмированного сустава. Способность спортсмена сгибать и разгибать палец может быть несколько ограничена из-за отека сустава. Последнее, как правило, не влияет на силу пальца.
При большинстве растяжений первой степени спортсмен может продолжать заниматься спортом.Однако спортсмену может быть полезно прикрепить лентой травмированный палец к соседнему пальцу, чтобы предотвратить дальнейшую травму.
Растяжение пальца второй степениПриводит к большему повреждению связок, а также может включать повреждение суставной капсулы. Поскольку сила травмы сильнее, в результате повреждения может быть частичный разрыв связки и связанной суставной капсулы.
Этот тип травмы приводит к значительно большему отеку и боли.Отек может распространяться по всему пальцу в течение первых нескольких часов, что, возможно, ограничивает диапазон движений обоих суставов внутри пальца. Сустав также может быть болезненным при прикосновении к месту травмы.
Основное различие между растяжением первой и второй степени заключается в том, что при проверке связки при растяжении второй степени будет слабость. Это означает, что когда тест на связку проводится спортсмену с растяжением первой степени, связка будет натянутой. Тем не менее, стресс-тест связок, выполняемый спортсменом с растяжением второй степени, приведет к визуальному открытию линии сустава, но будет конечная точка, указывающая на то, что связка разорвана лишь частично.
Растяжение пальца третьей степениЭто наиболее тяжелое растяжение связок, приводящее к полному разрыву связки. Полный разрыв связки обычно происходит в месте ее прикрепления, но может произойти и в середине связки. В некоторых случаях кость может фактически оторваться от дистального прикрепления, вызывая отрывной перелом.
Растяжение пальца третьей степени часто связано с подвывихом или вывихом пальца. Подвывих — это частичный вывих, который сокращается сам по себе, и спортсмен может даже не осознавать, что он произошел.
Спортсмен заметит вывих пальца из-за сильной боли и явной деформации пальца. Первоначальный инстинкт спортсмена — потянуть за палец, чтобы уменьшить вывих. Даже если спортсмен вправит вывих, ему все равно следует наложить шину и направить на рентген.
Растяжение третьей степени приводит к слабости и нестабильности пальца с сильным отеком, болью и, возможно, обесцвечиванием. Всем спортсменам с подозрением на растяжение связок третьей степени необходимо наложить шину на палец , а затем направить на рентген, чтобы исключить возможный перелом.
ДиагностикаСпециалист в области спортивной медицины может диагностировать вывихнутый палец на основании подробного медицинского анамнеза и всестороннего медицинского осмотра. При подозрении на растяжение третьей степени можно назначить рентген, чтобы исключить возможный перелом.
ПричиныСамый распространенный механизм вывиха пальца — это удар по кончику пальца, вызванный движением мяча с большой скоростью. Примером может служить баскетболист, неправильно выполняющий пас и поймавший его кончиком пальца, или бейсболист, плохо отскакивающий от наземного мяча, и мяч попадает в кончик пальца.
Сила удара концом пальца отражается вверх по пальцу к суставу, заставляя сустав либо чрезмерно вытягиваться, либо смещаться в сторону. Любое из этих движений может повредить боковые связки пальцев.
Другой механизм травмы в спорте — защемление пальца футболкой или спортивным инвентарем. Если сила превышает прочность связки на разрыв, связка может быть растянута или разорвана.
Лечение вывиха пальцаПосле исключения перелома лечение спортивных травм с использованием аппарата P.РИС. следует использовать принцип . Лед можно прикладывать на двадцать минут каждые два часа либо с помощью небольшого пакета со льдом , либо путем погружения в холодную воду.
Погружение в холодную воду — эффективное лечение вывихнутого пальца, поскольку холодная вода может окружать всю травмированную область, а не только одну сторону пальца, как при наложении пакета со льдом. Погружение в холодную воду можно легко осуществить, используя большую чашку, воду и добавив немного льда.
Спортсмену с растяжением второй степени следует наложить шину на палец, прикрепив напарник лентой травмированного пальца к соседнему пальцу или используя алюминиевую шину . Палец следует наложить шину, чтобы зафиксировать травмированный сустав и прилегающие кости. Алюминиевые шины можно обрезать по индивидуальному заказу и согнуть, чтобы они подходили к большинству травм пальцев.
Поскольку при растяжении второй степени повреждается больше тканей, палец будет больше опухать и может иметь некоторое обесцвечивание.Как и при растяжении связок первой степени, спортсмен должен использовать принцип P.R.I.C.E в течение первых 48-72 часов.
По мере того, как опухоль начинает уменьшаться, спортсмен может начать упражнения с легким диапазоном движений, чтобы восстановить гибкость пальца. Это может быть достигнуто с помощью ряда различных предметов, включая теннисный мяч , ракетбол или свернутый носок.
Спортсмен кладет предмет в руку и осторожно сжимает. Это упражнение увеличивает как диапазон движений сустава, так и силу мышц в травмированном суставе и вокруг него.Спортсмен постепенно сжимает мяч, а затем расслабляется. Это можно делать десять раз каждый час.
Следует проявлять осторожность, чтобы спортсмен не сжимал так сильно, что это может вызвать боль. По мере заживления связок и тканей спортсмен может постепенно увеличивать интенсивность захвата мяча.
Спортсмен с растяжением третьей степени должен быть осмотрен врачом спортивной медицины, и ему может потребоваться хирургическое лечение травмы.
Вывихнутый палец и когда обращаться к врачу
Сотни спортсменов ежедневно получают острые травмы, которые можно безопасно лечить дома с помощью аппарата P.РИС. принцип. Но если есть признаки или симптомы серьезной травмы, следует оказать первую помощь, сохраняя спокойствие спортсмена и пока не прибудет персонал службы экстренной помощи. Признаки неотложной ситуации, при которой вам следует обратиться за помощью и лечением к врачу, могут включать:
- Кость или сустав, явно деформированные или сломанные
- Сильный отек и / или боль,
- Нестабильное дыхание или пульс
- Дезориентация или замешательство
- Паралич, покалывание или онемение
Кроме того, спортсмену следует обратиться за медицинской помощью, если острые симптомы не проходят после отдыха и домашнего лечения с использованием P.Принцип R.I.C.E.
Возвращение в спорт с вывихом пальца Поскольку растяжение пальцев является довольно распространенным явлением в течение длительного времени, достижение полной гибкости может занять много времени. В некоторых случаях сустав может выглядеть опухшим в течение одного года после травмы.
Большинство спортсменов довольно быстро возвращаются к спорту после вывиха пальца, но для защиты пальца от дальнейших травм будут использовать тейп. Палец должен быть прикреплен к соседнему пальцу выше и ниже травмированного сустава с помощью атлетической ленты ½ дюйма .Это гарантирует защиту сустава, а также позволяет спортсмену сгибать и разгибать пальцы по мере необходимости.
Виртуальная помощь от спортивных врачей и специалистов
SportsMD предлагает услуги виртуального ухода и второго мнения. Это позволяет вам быстро и удобно поговорить со спортивным врачом или специалистом и получить эффективную альтернативу отделению неотложной помощи, неотложной помощи или ожиданию встречи с врачом. Вы можете получить Virtual Care из дома или в любом другом месте по телефону или в видеочате.
Подробнее здесь.
Список литературы- Андерсон М., Парр Г. и Холл С. (2009). Основы спортивной подготовки: профилактика, оценка и управление. (4-е изд.). Липпинкотт Уильямс и Уилкинс: Филадельфия, Пенсильвания.
- Bahr, R. & Maehlum, S. (2004). Клиническое руководство по спортивным травмам. Кинетика человека: Champaign, IL
Спонтанный разрыв сухожилия сгибателя вследствие первичного остеоартрита дистального лучево-локтевого сустава
Спонтанный разрыв сухожилия сгибателя встречается редко, чаще всего в мизинце или длинном сгибателе большого пальца.Насколько нам известно, не было сообщений о спонтанном разрыве сухожилия сгибателя из-за остеоартрита (ОА) первичного дистального лучевого сустава (DRUJ). Мы представляем случай спонтанного разрыва сухожилия сгибателя указательного пальца из-за первичного DRUJ OA у 71-летней женщины-фермера. Хирургическое обследование подтвердило, что на уровне лучезапястного сустава глубокий сгибатель пальцев указательного пальца подвергся дегенерации и полному разрыву. Поверхностный сгибатель пальцев указательного пальца удлинен и истончен.Костная шпора к ладонной стороне была покрыта синовиальной жидкостью из перфорации капсулы размером с точечное отверстие. Комбинация прямого трения от шпоры DRUJ и матричных металлопротеиназ в синовиальной жидкости из-за перфорации капсулы DRUJ могла вызвать спонтанный разрыв сухожилия сгибателя. Симптомы со стороны ладоней, связанные с DRUJ OA, следует тщательно исследовать из-за риска спонтанного разрыва сухожилия сгибателя.
1. Введение
Самопроизвольный разрыв сухожилия сгибателя встречается относительно редко и обычно вызван травмой, воспалительным заболеванием, приемом стероидов (инъекционная или пероральная терапия) или хирургическими осложнениями, связанными с пластинкой, а также поражениями костей и суставов запястья [1, 2].Имеются сообщения о необычных причинах спонтанного разрыва сухожилия сгибателя, несращения ладьевидной кости, несращения крючков гамата, болезни Кинбека, нестабильности дорсального вставочного сегмента и пизотрикетрального остеоартрита (ОА) [3–7]. Хотя есть сообщения о разрыве сухожилия разгибателя, связанном с первичным дистальным лучевым суставом (DRUJ) OA [8, 9], насколько нам известно, не было сообщений о спонтанном разрыве сухожилия сгибателя из-за первичного DRUJ OA. Мы сообщаем о случае спонтанного разрыва сухожилия сгибателя указательного пальца из-за первичного DRUJ OA.
Протокол исследования соответствовал этическим принципам Хельсинкской декларации 1975 года, и исследование было одобрено институциональной проверкой нашего института. Пациентке сообщили, что это тематическое исследование будет отправлено для публикации, и она предоставила информированное согласие.
2. Изучение клинического случая
Женщине 71 года были назначены обезболивающие в другой ортопедической клинике из-за боли и отека в правой области запястья. Через полмесяца она не могла согнуть указательный палец правой руки.В прошлом у нее не было травм, заболеваний запястных костей и суставов или воспалительных заболеваний, и в последнее время она не принимала никаких инъекций стероидов. Она долгое время занимается фермерством. При клиническом обследовании она не могла активно сгибать дистальный межфаланговый сустав указательного пальца. Проксимальный межфаланговый сустав можно было сгибать до 40 °. На передне-задней и боковой рентгенограммах обнаружена костная шпора, возникающая из ладонно-локтевой части дистального отдела лучевой кости (рисунки 1 (a) и 1 (b)).Компьютерная томография показала, что костная шпора лучевой кости была частью DRUJ OA (рис. 1 (c)).
Во время операции под общей анестезией и контролем жгута был сделан зигзагообразный разрез на уровне DRUJ на ладонной стороне. Хирургическое обследование подтвердило, что на уровне лучезапястного сустава глубокий сгибатель пальцев указательного пальца подвергся дегенерации и полному разрыву. Поверхностный сгибатель пальцев (FDS) указательного пальца был удлиненным и истонченным.FDP среднего пальца претерпела небольшую дегенерацию; однако напряжение FDP среднего пальца было нормальным (рис. 2 (а)). Костная шпора с ладонной стороны была покрыта суставной капсулой (рис. 2 (б)). В ладонной капсуле DRUJ была перфорация размером с точечное отверстие (рис. 2 (б)). Из перфорации размером с точечное отверстие была синовиальная жидкость (рис. 2 (б)). Выполнена резекция костной шпоры и восстановление капсулы DRUJ. Затем мы выполнили одномоментную реконструкцию FDP указательного пальца протезом мостовидного протеза правой ладонной мышцы с использованием нейлоновых швов 4-0 с переплетением.
3. Обсуждение
DRUJ OA возникает в результате множества механизмов, включая первичные поражения, воспалительный артрит (особенно ревматоидный артрит), посттравматические причины (перелом дистального отдела лучевой кости по Коллзу, перелом-вывих Галеацци), а также врожденные или пороки развития суставных поверхностей (спондилометафизарные дисплазии, синдром локтевой импакции) [10, 11]. Частота первичного ОА DRUJ составила 12,3% в поперечном исследовании [11].
Наиболее частым осложнением ДРУЙ ОА является разрыв сухожилия разгибателя [12]. Тем не менее, есть сообщения о разрыве сухожилия сгибателя из-за DRUJ OA после перелома-вывиха Галеацци [13, 14]; однако сообщений о разрывах сухожилий сгибателей из-за первичного DRUJ OA не поступало. Сухожилия сгибателей сложнее разорвать, чем сухожилия разгибателей, по следующим причинам: (1) сухожилия сгибателей защищены от прямого повреждения мышцей квадратного пронатора [15], (2) сухожилия сгибателей не ограничены и не являются расположены в лучевом отделе, как и сухожилия разгибателей [15, 16], и (3) сухожилия сгибателей являются сильными компонентами сухожильно-мышечного соединения и растягиваются по механизму гипертензии [15, 17].
Большинство сообщений о спонтанном разрыве сухожилия разгибателя из-за DRUJ OA могло быть связано с перфорацией капсулы DRUJ [8, 11, 12, 18]. Только Танака и др. сообщили о разрыве сухожилия разгибателя из-за DRUJ OA [9]. Также были сообщения о разрыве сухожилия разгибателя из-за DRUJ OA без перфорации капсулы DRUJ. Охара и др. сообщили, что одной из причин разрыва сухожилия сгибателя при ОА DRUJ после перелома-вывиха по Галеацци была перфорация капсулы [14].В прошлых отчетах сообщалось, что матриксная металлопротеиназа- (MMP-) 1, MMP-3, MMP-8 и MMP-13 экспрессируются в синовиальных фибробластах ОА [14, 19–21]. MMP-1, MMP-8 и MMP-13 также, как сообщается, разрушают коллаген I типа, которого много в сухожилиях [13, 22]. В нашем случае также была обнаружена перфорация размером с точечное отверстие в капсуле DRUJ, и суставная жидкость, содержащая ММП, просочилась наружу, что привело к дальнейшей дегенерации сухожилий сгибателей. Мы полагаем, что комбинация прямого трения от шпоры DRUJ и MMP, которая разрушила коллаген I типа, привела к спонтанному разрыву сухожилия сгибателя.
В заключение, DRUJ OA является редкой причиной разрыва и истирания сухожилия сгибателя. Следует обратить внимание при обследовании пациента с симптомами лучезапястного сустава на ладонной стороне с ОА DRUJ из-за риска спонтанного разрыва сухожилия сгибателя.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Авторские права
Авторские права © 2019 Акира Хашимото и др. Это статья в открытом доступе, распространяемая под лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Растяжение пальцев | Британское общество хирургии кисти
Что такое растяжение связок пальца?
Растяжение связок — это повреждение тканей, окружающих и поддерживающих сустав. Сюда входят связки и суставная капсула. Связки — это прочные структуры, предотвращающие неправильное положение сустава. Капсула менее прочная и защищает сустав от других тканей. Растяжение связок бывает разной степени. При незначительном растяжении ткани практически остаются нетронутыми и быстро восстанавливаются, при более серьезном растяжении ткани могут быть сильно разорваны и иногда требуют хирургического вмешательства.
После растяжения травмированный сустав становится опухшим, болезненным и жестким. Размер отека обычно отражает степень травмы.
Самым распространенным растяжением является сустав PIP. Связка, которая травмируется чаще всего, называется ладонной пластиной. Эта связка предотвращает чрезмерное выпрямление сустава. Ладная пластина повреждается, когда сила прикладывается в продольном направлении, например, когда мяч ударяется о конец пальца, и сустав вынужден сильно растягиваться.
MP-сустав большого пальца руки уязвим для травм, и одним из наиболее частых случаев является так называемый «большой палец лыжника», когда разрывается связка на внутренней стороне большого пальца. Дополнительную информацию об этой травме можно найти в разделе «Большой палец лыжника» (также известный как «палец охотника»).
Что такое лечение?
Цель лечения — восстановить подвижность поврежденного сустава. Первоначальная оценка позволит определить, какие структуры были повреждены, и выбрать подходящий метод лечения.Рентген часто показывает небольшие фрагменты кости, прикрепленные к поврежденным связкам. Ваш ручной хирург порекомендует вам план лечения, который, вероятно, назначит ручной терапевт.
На начальном этапе сустав можно зафиксировать с помощью шины или гипсовой повязки, если имеется много синяков и отеков. В противном случае сустав сразу же будет стимулироваться, это делается с помощью специальных упражнений. Отек со временем уменьшится, но с этим можно справиться, если наложить давящую повязку.Другие меры могут включать динамические и статические шины, ультразвук и массаж. Ваш терапевт посоветует вам эти методы.
Хирургическое лечение нечасто, но может потребоваться, если одна из связок была разорвана и если ее не восстановить, возникает риск того, что сустав может не полностью восстановиться и, в частности, будет нестабильным и не сможет нормально функционировать.
Что в итоге?
Заживление этих травм может занять удивительно много времени.В частности, опухоль вокруг сустава может длиться несколько месяцев. Однако большинство пациентов восстановят полный диапазон движений.
Одна из признанных проблем после любого растяжения — потеря подвижности, которая может быть либо потерей сгибания, либо, чаще, выпрямлением сустава. Потеря полного выпрямления может быть незначительной и не требует какого-либо лечения, однако, если палец находится в согнутом положении, что вызывает проблемы при использовании руки, может оказаться полезным дополнительное лечение.Терапевты проведут программу растяжки, массажа и упражнений в сочетании с использованием шин, которые могут улучшить ситуацию. Если сустав не реагирует, может потребоваться хирургическое вмешательство.
Другая немного менее распространенная проблема, которая может развиться после растяжения связок, когда была повреждена связка, — это нестабильность. Это означает, что соединение не может противостоять действующим на него нормальным силам и уступит место. Симптомами являются боль и слабость, затрудняющие использование руки.В таких обстоятельствах ваш хирург может предложить либо использование шин для поддержки сустава, либо восстановление или реконструкцию поврежденной связки. Ваш ручной хирург и терапевт обсудят с вами варианты и примут соответствующее решение.
В долгосрочной перспективе у растянутого сустава может немного повыситься риск развития остеоартрита. Риск действительно зависит от пораженного сустава и характера травмы, и вы должны обсудить это со своим хирургом, если это необходимо.
Травма ладонной пластины | OrthoVirginia
Что такое травма ладонной пластины?
Травма ладонной пластины — это повреждение ладонной пластины, толстой связки, соединяющей две кости пальца. Ладная пластина предотвращает сгибание пальца назад и помогает стабилизировать проксимальный межфаланговый сустав (PIP), средний сустав пальца. Большинство людей считает этот вид травмы «зажатым» пальцем. Легкие травмы ладоней растягивают или частично разрывают связку.Более серьезные травмы могут вызвать разрыв связки или отрыв от кости — состояние, известное как отрывной перелом.
Что вызывает травму ладонной пластины?
Травмы ладонной пластинки обычно возникают в результате спортивных травм или падений, когда палец ударяется прямо или сгибается назад. Травма, например автомобильная авария, может вызвать разрыв или разрыв связки.
Какие симптомы?
Симптомы обычно включают боль, отек и синяк вокруг сустава PIP.Тяжелая травма может вызвать нестабильность сустава или вывих.
Как диагностируется травма ладонной пластинки?
В дополнение к полной истории болезни и физическому осмотру ваш врач может назначить рентген, чтобы подтвердить диагноз и исключить другие состояния, такие как перелом.
Что такое лечение?
Большинство повреждений ладонной пластинки хорошо поддаются консервативному лечению. Это включает в себя отдых, короткие периоды наложения шин и терапию рук. Если повреждение серьезное, сустав нестабилен или имеется перелом, может потребоваться операция.Это может включать восстановление поврежденных коллатеральных связок, освобождение поврежденных сухожилий и суставной капсулы или даже удаление ладонной пластинки, если она застряла в суставе.
После операции пациенты проводят несколько недель в гипсе или шине. Реабилитация у сертифицированного ручного терапевта рекомендуется для укрепления и стабилизации мышц вокруг лучезапястного сустава и улучшения ловкости рук. Полное выздоровление может занять несколько месяцев, в зависимости от тяжести травмы и общего состояния здоровья.
Симптомы, диагностика, лечение и чего ожидать
Ладная пластинка — это толстая связка, соединяющая две кости пальца. С каждой стороны сустава есть и другие связки (коллатеральные связки). Когда палец слишком сильно согнут назад, одна или несколько боковых связок также могут быть порваны. Если коллатеральные связки разорваны, возможно усиление поперечных движений сустава.
Поскольку ладонная пластинка растягивается и разрывается, она также может оторвать небольшой кусок кости.Это может привести к перелому (разрыву). Это также называется отрывным переломом .
Симптомы
Когда происходит травма ладонной пластины, обычно это:
- Немедленная боль в суставе
- Потеря подвижности сустава
- Отек
- Ушиб
В тяжелых случаях сустав может быть вывихнут.
Диагностика
Рентгеновские снимки пальца делают, чтобы увидеть, есть ли перелом, и исключить другие травмы ( Изображение 1 ).
ЛечениеВаш ребенок может использовать шину в течение короткого времени, прежде чем перейти на «приятельскую тейп». Обычно это длится не более 1 недели и дает отдых пальцам.
«Бадди-тейп» — наиболее распространенное лечение отрывных переломов ладонной пластинки. Когда травмированный палец прикреплен к другому «хорошему» пальцу, здоровый палец действует как шина. Это гарантирует, что травмированный палец не будет перемещаться из стороны в сторону или чрезмерно вытянут. Это также помогает безопасно перемещать сустав, чтобы предотвратить его скованность.
После того, как врач диагностирует повреждение ладонной пластинки, дальнейшие визиты обычно не требуются. Диапазон движений и легкие упражнения можно начинать в течение нескольких дней после посещения врача. Двигательные упражнения продолжаются до тех пор, пока не будет достигнуто полное движение, что происходит почти всегда.
Если боковые связки также растянуты или разорваны, они обычно покрываются рубцами и заживают. В суставе может появиться выпуклость или припухлость, которые сохранятся очень долго. Это может никогда не исчезнуть полностью. Однако это редко предотвращает полный диапазон движений после заживления.
Ожидайте уменьшения боли каждый день. В течение 3-4 недель боли быть не должно. Если через 3–4 недели боль и скованность все еще сохраняется или у вас есть какие-либо опасения, вам следует вернуться в клинику для повторного обследования.
Что делать дома и чего ожидатьОжидайте, что боль будет в течение 3-4 недель. Вы можете подумать о том, чтобы дать своему ребенку противовоспалительное лекарство, такое как ибупрофен (Motrin® или Advil®). На некоторое время может наблюдаться некоторая потеря движения, а отек может продолжаться в течение нескольких недель.Со временем это станет лучше, и по мере того, как ваш ребенок будет выполнять различные двигательные упражнения.
Вашему ребенку может потребоваться ограничить занятия спортом на 1-2 недели. Это будет зависеть от серьезности травмы и рекомендаций лечащего врача вашего ребенка.
Травмы ладонной пластины (PDF)
HH-I-410 4/16 Copyright 2016, Национальная детская больница
% PDF-1.7 % 742 0 объект > эндобдж xref 742 103 0000000017 00000 н. 0000002533 00000 н. 0000003467 00000 н. 0000004178 00000 п. 0000005197 00000 н. 0000006104 00000 п. 0000006482 00000 н. 0000006578 00000 н. 0000006672 00000 н. 0000007109 00000 н. 0000007471 00000 н. 0000015037 00000 п. 0000015417 00000 п. 0000015687 00000 п. 0000018415 00000 п. 0000018673 00000 п. 0000018927 00000 п. 0000019960 00000 п. 0000020383 00000 п. 0000020706 00000 п. 0000023185 00000 п. 0000023681 00000 п. 0000024140 00000 п. 0000028130 00000 н. 0000028555 00000 п. 0000028901 00000 п. 0000031773 00000 п. 0000031980 00000 п. 0000032215 00000 п. 0000032596 00000 н. 0000032903 00000 п. 0000032987 00000 п. 0000033181 00000 п. 0000033418 00000 п. 0000033710 00000 п. 0000034251 00000 п. 0000034492 00000 п. 0000034957 00000 п. 0000035255 00000 п. 0000035350 00000 п. 0000035676 00000 п. 0000035934 00000 п. 0000037173 00000 п. 0000037886 00000 п. 0000038119 00000 п. 0000038436 00000 п. 0000038733 00000 п. 0000038820 00000 н. 0000039007 00000 п. 0000039225 00000 п. 0000039418 00000 п. 0000039624 00000 п. 0000039866 00000 п. 0000040634 00000 п. 0000041055 00000 п. 0000041372 00000 п. 0000047994 00000 н. 0000048114 00000 п. 0000048141 00000 п. 0000058450 00000 п. 0000058596 00000 п. 0000058742 00000 п. 0000058889 00000 п. 0000059019 00000 п. 0000059090 00000 н. 0000059219 00000 п. 0000059308 00000 п. 0000059475 00000 п. 0000059560 00000 п. 0000059726 00000 п. 0000059800 00000 п. 0000059967 00000 н. 0000060060 00000 п. 0000060234 00000 п. 0000060308 00000 п. 0000060377 00000 п. 0000060953 00000 п. 0000061219 00000 п. 0000061359 00000 п. 0000061514 00000 п. 0000061658 00000 п. 0000061862 00000 п. 0000062058 00000 п. 0000062259 00000 п. 0000062559 00000 п. 0000062748 00000 н. 0000063028 00000 п. 0000063489 00000 п. 0000063831 00000 п. 0000064132 00000 п. 0000064296 00000 н. 0000064460 00000 п. 0000064732 00000 п. 0000065105 00000 п. 0000065275 00000 п. 0000065479 00000 п. 0000065796 00000 п. 0000066032 00000 п. 0000066416 00000 п. 0000066648 00000 н. 0000066829 00000 п. 0000066996 00000 п. 0000002754 00000 н. трейлер ] >> startxref 0 %% EOF 743 0 объект > эндобдж 844 0 объект > транслировать xc»CJ @ C ခ
Ремонт сухожилия руки — NHS
Если какое-либо из сухожилий руки повреждено, может потребоваться операция, чтобы восстановить их и помочь восстановить движение пораженных пальцев или большого пальца.
Что такое сухожилия?
Сухожилия — это жесткие связки ткани, соединяющие мышцы с костями.
Когда группа мышц сокращается (напрягается), прикрепленные сухожилия натягивают определенные кости, позволяя вам выполнять широкий диапазон движений.
В руке есть 2 группы сухожилий:
- сухожилий разгибателей — которые проходят от предплечья через тыльную сторону кисти к пальцам и большим пальцам, позволяя выпрямить пальцы
- сухожилий сгибателей. — которые проходят от предплечья через запястье и по ладони, позволяя сгибать пальцы.
Хирургия часто может использоваться для восстановления повреждений обеих этих групп сухожилий.
Когда требуется ремонт сухожилия руки
Восстановление сухожилия кисти необходимо, когда одно или несколько сухожилий в руке разорваны (сломаны или расколоты) или порезаны, что приводит к потере нормальных движений руки.
Если у вас повреждены сухожилия разгибателей, вы не сможете выпрямить один или несколько пальцев. Если ваши сгибатели повреждены, вы не сможете согнуть один или несколько пальцев.
Повреждение сухожилий также может вызвать боль и отек (воспаление) руки.
Иногда повреждение сухожилий разгибателей можно лечить без хирургического вмешательства с помощью жесткой опоры, называемой шиной, которую надевают на руку.
Общие причины травм сухожилий включают:
- порезы — порезы на спине или ладони могут привести к травме сухожилий
- спортивные травмы — сухожилия разгибателей и сгибателей могут быть повреждены при занятиях такими видами спорта, как регби, и шкивы, удерживающие сухожилия сгибателей, могут разорваться, если вы будете интенсивно захватывать руки, например, в скалолазании. у другого человека в зубах
- раздавливание — защемление пальца дверью или раздавливание руки в автокатастрофе может привести к разрыву или разрыву сухожилия
- ревматоидный артрит — ревматоидный артрит может вызвать воспаление сухожилий, которое, если тяжелая, может привести к их разрыву
Операция по восстановлению сухожилий
При восстановлении сухожилия хирург делает разрез (надрез) на вашем запястье, руке или пальце, чтобы он мог найти концы разделенного сухожилия и сшить их вместе.
Сухожилия разгибателя легче достать, поэтому восстановить их относительно несложно.
Подробнее о том, как выполняется восстановление сухожилия руки.
Выздоравливающий после операции
Оба типа операции на сухожилиях требуют длительного периода восстановления (реабилитации), потому что восстановленные сухожилия будут слабыми, пока концы не срастутся.
В зависимости от места травмы восстановленное сухожилие может занять до 3 месяцев, чтобы восстановить прежнюю прочность.
Реабилитация включает в себя защиту сухожилий от чрезмерной нагрузки с помощью ручной шины. Обычно вам потребуется носить повязку на руку в течение нескольких недель после операции.
Вам также необходимо регулярно выполнять упражнения для рук во время восстановления, чтобы восстановленные сухожилия не прилипали к близлежащим тканям, что может помешать вам полностью двигать рукой.
Когда вы сможете вернуться к работе, будет зависеть от вашей работы. Легкие занятия часто можно возобновить через 6-8 недель, а тяжелые занятия и спорт — через 10-12 недель.
Подробнее о восстановлении после ремонта сухожилия кисти.
Результаты
После восстановления сухожилия разгибателя у вас должен быть рабочий палец или большой палец, но вы не сможете восстановить полную подвижность.
Результат часто лучше, если травма представляет собой чистый разрез сухожилия, а не травму, которая связана с раздавливанием или повреждением костей и суставов.
Травмы сухожилий сгибателей обычно более серьезны, потому что они часто подвергаются большей нагрузке, чем сухожилия разгибателей.
После восстановления сухожилия сгибателя некоторые пальцы часто не восстанавливают полную подвижность.


 Жалобы на сильную боль.
Жалобы на сильную боль.