Что заливать в ингалятор – статьи Доктор Слон
Считается, что ингаляции эффективнее сиропов и таблеток. Во время процедуры лекарственный раствор преобразуется в аэрозоль или пар — так препарат воздействует на очаг воспаления напрямую.
Сегодня разберём, какие лекарственные и нелекарственные растворы можно использовать в ингаляторах.
Лекарства
Назначаются индивидуально на приеме у врача. Также как и остальные детали лечения — как часто проводить ингаляции и сколько препарата заливать в ингалятор.
Пульмонологи выделяют 5 групп лекарств, которые можно использовать для ингаляций.
- Бронхолитики — снимают бронхоспазм, применяются при лечении бронхиальной астмы, хронической обструктивной болезни лёгких и некоторых других заболеваний. Например: сальбутамол, фенотерол, беродуал.
- Нестероидные противовоспалительные препараты — уменьшают боль, лихорадку и воспаление.

- Антибиотики — применяются для лечения бактериальных инфекций. Например: флуимицил.
- Кортикостероиды — стероидные противовоспалительные средства. Например: гемисукцинат, преднизолон, дексаметазон.
- Муколитики — разжижают мокроту и облегчают её выведение из лёгких. Например: флуимуцил, лазолван, амброксол, амброгексал, пульмозим, ацетилцистеин.
С паровыми ингаляторами и ультразвуковыми небулайзерами можно использовать не так много лекарств: например, антибиотики и гормональные препараты разрушаются при нагреве.
Если вам нужен универсальный вариант, и вы точно знаете, что заливать в ингалятор при кашле, выбирайте компрессорные и меш-небулайзеры — с ними можно использовать любые препараты.
Физраствор
Это соединение воды и 0,9% натрий хлора является физиологическим — в такой же концентрации натрий хлор содержится в плазме крови.
Во время ингаляций физраствор снимает раздражение и отёчность слизистой, способствует отхождению мокроты. Его можно сделать в домашних условиях из поваренной соли и дистиллированной воды.
Аналогом физраствора считается минеральная вода боржоми или ессентуки, но производители не рекомендуют использовать их — в составе могут содержаться взвеси, которые не являются физиологическими.
Эфирные масла
Полезны для профилактики ОРВИ и гриппа. Эфирные масла можно заливать только в паровые ингаляторы — для профилактики и лечения верхних дыхательных путей.
При попадании в нижние дыхательные пути масла закупоривают бронхи, поэтому их запрещено использовать в небулайзерах.
Не рекомендуется использовать
Чтобы избежать поломки прибора и не навредить здоровью, не используйте в небулайзерной терапии:
- Суспензии и растворы, содержащие взвешенные частицы (осадок).

- Отвары и настои трав — травяной осадок, незаметный глазу, засорит прибор.
- Растворы эуфиллина, папаверина, димедрола.
Ингаляция с эвкалиптовым маслом взрослым и детям в домашних условиях
Эвкалипт относят к лекарственным растениям, его целебные свойства поистине уникальны. Еще в древности было замечено, что вдыхание размятых листьев или паров свежеприготовленного отвара облегчает дыхание, снимает заложенность носа, успокаивает першение в горле. Эвкалипт недаром назвали «алмазом лесов», ведь для лечения разных болезней использовали не только листья, но и кору, и эфирное масло. Эвкалиптом лечили раны и лихорадку, герпес и болезни дыхательной системы. Применяли его для борьбы с малярией. Сегодня мы можем воспользоваться всеми полезными свойствами эвкалипта, но избавлены от необходимости лично готовить лекарственные субстанции. В современной медицине большей частью применяется эфирное масло, которое можно использовать для ингаляций, и сухое измельченное растительное сырье.

Применение эвкалиптового масла
Эвкалиптовое масло хорошо изучено. Ученые установили, что эфирное эвкалиптовое масло – это не одно вещество, а сложная смесь примерно сорока различных соединений, которые и обеспечивают его действие. Лечебные свойства эфирного масла эвкалипта подтверждены наукой и признаны официальной медициной.При лечении простудных заболеваний и воспалительных процессов верхних и нижних дыхательных путей, при реабилитации в условиях санаториев и физиотерапевтических лечебницах нередко применяется ингаляция с эвкалиптовым маслом. Для смягчения слизистой горла во время кашля, а также для дезинфекции глотки при ангинах, фарингитах и ларингитах используют пастилки и таблетки для рассасывания с добавлением эвкалиптового эфирного масла.
Полезные свойства эвкалиптового масла
Среди ключевых свойств эфирного масла эвкалипта можно выделить:- Антисептический эффект – масло убивает бактерии и вирусы.

- Противовоспалительное действие – уменьшает воспалительные реакции в слизистых носа и носоглотки, уменьшает отечность, красноту.
- Иммуномодулирующее влияние – активирует местный иммунный ответ дыхательных путей.

Как выбрать масло эвкалипта для ингаляций
Чтобы быть полностью уверенными в качестве средства, которое будет использоваться для ингаляций, нужно выбирать чистое эфирное масло эвкалипта, не смешанное с растительным (для удешевления).Настоящее эфирное масло эвкалипта не может быть дешевым еще по одной причине. Его нельзя транспортировать на самолете, а доставка наземным и морским транспортом сильно удорожает это эфирное масло.
Однако эвкалиптовое эфирное масло можно смешивать с другими натуральными эфирными маслами, например, с можжевеловым и мятным, которые также обладают сильными дезинфицирующими и болеутоляющими свойствами. Существуют композиции чистых эфирных масел с направленным действием. Например, Масло Дыши®, которое предназначено для применения в сезон простуд. Нужно подчеркнуть, что у Масла Дыши® исключительно натуральный состав, оно содержит
только чистые эфирные масла и натуральный левоментол, которые ничем не разбавлены.
Как сделать ингаляцию с эвкалиптовым маслом в домашних условиях
Ингаляции эвкалиптовым маслом можно провести разными способами.Способ 1.
Так как эфирное масло эвкалипта испаряется при комнатной температуре, то для ингаляций не нужны никакие приборы. Просто капните на бумажную салфетку 3-4 капли эвкалиптового масла или смеси, в состав которой оно входит, и положите рядом с собой или с тем человеком, которому надо сделать ингаляцию. Можно капнуть на воротник одежды там, где она не соприкасается с кожей, или на шарф.
Этот способ удобен тем, что эфирные масла будут испаряться в течение 4-6 часов, а в это время можно заниматься своими делами или спать. Ни один прибор не позволит проводить процедуру столь долго. Также этот способ ингаляций подойдет не только для борьбы с насморком или кашлем, но и для защиты от заражения в сезон простуд. Можно нанести эфирное масло эвкалипта на верхнюю одежду перед выходом из дома, и ваша собственная эвкалиптовая роща обеспечит вам дезинфекцию вдыхаемого воздуха.
Способ 2.
При сухом кашле, першении в горле, сухости глотки показана ингаляция с эвкалиптовым маслом взрослым или детям при помощи ингалятора. Важно проверить инструкцию к прибору-ингалятору перед тем, как делать ингаляции с эвкалиптовым маслом, так как не все ингаляторы допускают использовать эфирные масла. Все чаще используют небулайзеры, создающие безопасный холодный пар с частицами мелкого диаметра. А вот делать паровые ингаляции, когда эфирное масло добавляется в горячую воду, сопряжены с риском побочных эффектов и ожогов, врачи рекомендуют от них отказаться.
Эвкалиптовое масло для ингаляций в сочетании с другими эфирными маслами, которые входят в состав масла Дыши, поможет быстро справиться не только с первыми симптомами простуды или гриппа, но и прекрасно подойдет для профилактики многих заболеваний.
Используйте для лечения и профилактики проверенные и качественные препараты, и тогда защита от простуды и гриппа будет надежной.
На нашем портале можно получить и другую полезную информацию. Например, при каких показаниях возможно проведение ингаляций при насморке, а когда процедуру лучше отложить.
Статья о других способах лечения насморка у детей напомнит, какие лекарственные средства можно использовать самостоятельно, а какие должен подбирать врач.
Например, при заложенности носа у детей родители нередко начинают применять сосудосуживающие препараты для облегчения дыхания, хотя можно обойтись и менее агрессивными методами.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИ ЭКСПЕРТОВ.
Поделитесь статьей:
Компрессорный ингалятор: какие лекарства можно использовать?
Ингалятором называют устройство, используемое при лечении заболеваний дыхательных путей. На рынке представлен широкий выбор аппаратов с различным типом устройства. Очень удобные и компактные небулайзеры, которые превращают раствор в аэрозоль посредством компрессора.
Каждое устройство имеет свои особенности, поэтому сначала следует внимательно ознакомиться с инструкцией к товару. Не надо заниматься самолечением – консультация специалиста обязательна. Все выпускаемые для ингаляций лекарства применяются совместно с физиологическим раствором, который выступает в качестве увлажнителя, растворителя. Для каждого препарата существуют определенные соотношения для разведения. Перечислим, какие растворы используются в ингаляторе компрессорном при различных заболеваниях. Список ограничен наиболее популярными видами, дозировки назначаются лечащим врачом. Также им могут быть назначены другие препараты.
Лекарства для компрессорных ингаляторов (небулайзеров)
- Растворы лекарственные, оказывающие расширяющий эффект на бронхи (используются при бронхиальной астме, пневмонии, спазмах в бронхах): Беротек с действующим веществом фенотеролом при астме, Асталин при различных респираторных состояниях, Сальбутамол.
 Комбинированные препараты (Беродуал) лучше использовать с мундштуком, Атровент на базе ипратропиум бромида назначают при астме, кашле, спазмах.
Комбинированные препараты (Беродуал) лучше использовать с мундштуком, Атровент на базе ипратропиум бромида назначают при астме, кашле, спазмах. - Лекарства для улучшения выведения мокроты при острых заболеваниях дыхательных путей, муковисцидозе, пневмонии. Не влияют на ее количество Лазолван и АмброГЕКСАЛ – их можно использовать даже новорожденным. Увеличивают количество мокроты Флуимуцил (имеет ряд противопоказаний), обычный физ. раствор хлорида натрия 0,9%, Пульмозим от застоя гноя в бронхах, Гипертонический раствор NaCI (3 или 4%), который редко назначают астматикам.
- В качестве антибактериальной терапии могут применяться антибиотики и противовоспалительные средства по назначению медицинского специалиста. Каждое средство обладает противопоказаниями, незнания которых может нанести сильный вред. Например, Флуимуцил (антибиотик) запрещено применять при бронхиальной астме, заболеваниях почек и печени, кровохаркании. Компрессорными ингаляторами проводится введение препаратов от туберкулеза и грибка.
 Антисептический эффект оказывают фурацилин, гентамицин.
Антисептический эффект оказывают фурацилин, гентамицин. - Противовоспалительные средства. При бронхиальной астме и для детей младше пяти лет широко используется Пульмикорт в виде суспензии для небулайзера. Также можно брать Кромогексал, но он менее эффективен.
- Иммуномодуляторы – Интерферон, Деринат.
- В качестве средства от сухого кашля используется Лидокаин. Он помогает при хронических ларингитах, раке легких, вирусных трахеитах.
Какие препараты не рекомендуется использовать
Стоит отдельно ознакомиться с тем, какие препараты для ингалятора компрессорного запрещены:
- содержащие в составе различные масла или взвешенные частицы, домашние отвары, настойки травок;
- лекарства, не оказывающие воздействия через слизистую: димедрол, папаверин и другие;
- использование гормонов системного действия (гидрокортизон, преднизолон) посредством небулайзера неэффективно и поэтому не рекомендуется.
Рекомендации по проведению ингаляционной терапии
Чтобы лечение было эффективным, следует соблюдать некоторые правила. Проводить сеанс через 1,5 часа после трапезы, потом не разговаривать, не выходить на холод. При лечении носоглотки дыхание осуществляется через нос. Для лечения остальных органов вдох и выдох делаются ртом, можно использовать мундштук. Хранить готовое лекарство нельзя больше суток, находится оно должно в холодильнике и нагреваться до комнатной температуры непосредственно перед началом ингаляции компрессорным ингалятором.
Проводить сеанс через 1,5 часа после трапезы, потом не разговаривать, не выходить на холод. При лечении носоглотки дыхание осуществляется через нос. Для лечения остальных органов вдох и выдох делаются ртом, можно использовать мундштук. Хранить готовое лекарство нельзя больше суток, находится оно должно в холодильнике и нагреваться до комнатной температуры непосредственно перед началом ингаляции компрессорным ингалятором.
Важно помнить о главном: консультация врача при выборе лекарственных препаратов и метода их введения обязательна!
Как готовить раствор для небулайзера. Какие ингаляции делать при сухом кашле. Правила проведения ингаляций при кашле
Небулайзерная
ингаляция является довольно эффективным методом лечения различных простудных
заболеваний в связи с точным попаданием измельченных частиц лекарственного
препарата в воспалённый участок. При таких ингаляциях можно использовать различные
лекарства. Преимуществом небулайзеров по сравнению с обычными ингаляторами
является возможность лечиться лекарствами, которые нельзя нагревать. Кроме
того, такие ингаляции, в отличие от горячих паровых, не могут вызвать ожога
дыхательных путей. На сегодняшний день существует
несколько видов небулайзеров , поэтому перед его покупкой с ними нужно
ознакомиться.
Кроме
того, такие ингаляции, в отличие от горячих паровых, не могут вызвать ожога
дыхательных путей. На сегодняшний день существует
несколько видов небулайзеров , поэтому перед его покупкой с ними нужно
ознакомиться.
По словам эксперта, существует два типа кашля — сухой и влажный, он может также быть атакой или спазмом. Сухой кашель, когда человек не может сопротивляться, развивается при вдыхании холодного воздуха или инфекции в дыхательные пути, и поэтому обычно происходит в начале болезни.
При влажном кашле удаляются спреи, из которых патогены удаляются из дыхательных путей, поэтому они возникают на более поздней стадии заболевания. Вам не нужно вылечить этот кашель, потому что он успокаивает тело. Интенсивный кашель, такие как скачкообразные, происходит тогда, когда кашель начинает одышку, затруднение вдоха и выдох, и приступы, как правило, сухие, очень хлопотно, вдруг направлена перекрывающимися, когда человек не может остановить кашель.
Принцип работы небулайзера
Принцип действия
небулайзерной ингаляции заключается в разбивании лекарства на мельчайшие пылинки
размером до 10 мкм.
В зависимости от размера получаемых лекарственных частичек:
- 5-10 мкм — частички таких размеров оседают на слизистых оболочках верхних дыхательных путей: глотка, трахея, гортань, и не достигают нижних.
- 2-5 мкм — такие мельчайшие частички попадают непосредственно в бронхи и бронхиолы, что позволяет проводить качественное лечение этих органов.
Практически все лекарства для небулайзера требуется разводить физиологическими растворами. При этом в специальную камеру устройства следует заливать сначала физраствор, а затем уже лекарственное средство необходимой дозировки.
В Мазейкиу кашель может сигнализировать о различных заболеваниях. Например, в случае бронхита он интенсивно кашляет с сухим и влажным кашлем. В случае с серьгой кашель становится атакой и может быть настолько интенсивным, что вызывает даже рвоту. В случае вирусного ларингита голос застревает, и появляется сухой, полумесячный кашель.
Астма — кашель, который является спазматическим, что вызывает одышку и дыхание с трудным выдохом.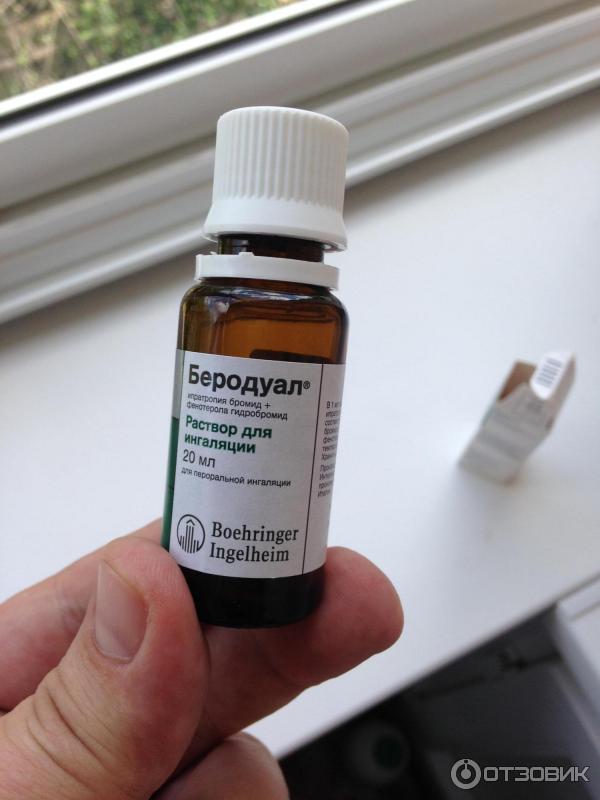 Во время верхних дыхательных инфекций сухой, раздражающий кашель часто поражает в первый же день. Если вы все еще чувствуете дискомфорт, вызванный кашлем, аптеки могут купить сироп от кашля, который не только окунуть раздраженное горло, улучшить дыхательную функцию, но также может сократить время болезни. Например, экстракт африканского пергона содержит биологически активные вещества, которые обладают противомикробной активностью при воспалительных заболеваниях верхних дыхательных путей.
Во время верхних дыхательных инфекций сухой, раздражающий кашель часто поражает в первый же день. Если вы все еще чувствуете дискомфорт, вызванный кашлем, аптеки могут купить сироп от кашля, который не только окунуть раздраженное горло, улучшить дыхательную функцию, но также может сократить время болезни. Например, экстракт африканского пергона содержит биологически активные вещества, которые обладают противомикробной активностью при воспалительных заболеваниях верхних дыхательных путей.
Камера устройства должна быть заполнена на 2-4 мл, при этом нужно учитывать, что раствор лекарства в объеме приблизительно до 1 мм останется неиспользованным в качестве частиц, а израсходуется на работу прибора. Поэтому при расчете нужного количества лекарства, заливаемого в небулайзер, следует учитывать это обстоятельство.
Такие процедуры оказывают, в отличие от таблеток и
микстур, щадящее воздействие на организм. Однако следует учитывать, в этих
приборах можно использовать не все лекарственные средства. Так, например,
препараты, в составе которых находятся масла, могут через некоторое время
вывести прибор из строя.
Так, например,
препараты, в составе которых находятся масла, могут через некоторое время
вывести прибор из строя.
Ингаляции при сухом кашле
Ингаляции при сухом кашле небулайзером оказывают смягчающее действие на воспалённое горло, снижают вязкость слизистого секрета и способствуют выведению его из лёгких и бронхов. В этом случае используются следующие растворы:
Беротек
Действие активного компонента, фенотерола, входящего в состав Беротека, заключается в расслаблении мышц бронхов и сосудов, предупреждении развития бронхиального спазма. После ингаляции с Беротеком лечебное воздействие препарата длится до 5 часов.
Показания:
- Беротек купирует приступы кашля при бронхиальной астме, в том числе и те, которые были вызваны физическими нагрузками.
- Препарат используется как симптоматическое средство для лечения больных астмой.
- Хронический бронхит с обструкцией.
Для одной ингаляции пациентам возрастом до 12 лет
используется 0,5 мл Беротека. От 6 до 12 лет — 0,25-0,5 мл. В тяжелых случаях и
взрослым — 1 мл. Лекарство доводится физраствором до 3-4 мл.
От 6 до 12 лет — 0,25-0,5 мл. В тяжелых случаях и
взрослым — 1 мл. Лекарство доводится физраствором до 3-4 мл.
Сальгим
Эффективное действие оказывают растворы для ингаляторов небулайзером при кашле Сальгима.
Действие препарата проявляется в расслаблении гладких мускулов бронхов и остановке развития спазма бронхов.
Сальгим выпускается специально для небулайзерных ингаляций, поэтому использовать его следует в чистом виде, не разбавляя.
Для одной процедуры используется 2,5 мл «Сальгима». Между каждой процедурой необходимо соблюдать интервал около 6 часов.
Атровент
Показания:
- Бронхиальная астма (за исключением тяжелых случаев).
- Бронхиальная астма, сопровождающаяся заболеваниями сосудов и сердца.
- Бронхоспазм, сопровождающийся простудными и инфекционными заболеваниями.
Лекарство выпускается в форме спрея и флакончиков для ингаляции при кашле небулайзером.
Рецепты для приготовления раствора:
Для одной ингаляции больным старше 12 лет используется 0,
5 мг «Атровента», разведенного до 3-4 мл.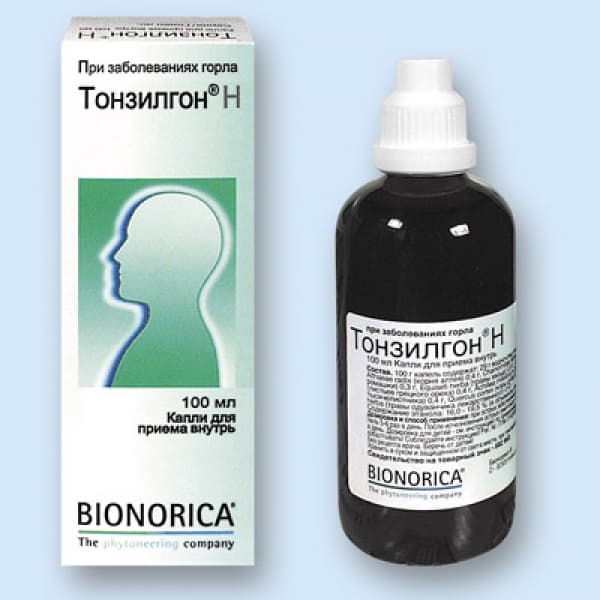 Пациентам возрастом 6-12 лет — 0,25
мг. Детям младше 6-летнего возраста — 0,1-0, 25 мл. Процедура выполняется до 4
р/д.
Пациентам возрастом 6-12 лет — 0,25
мг. Детям младше 6-летнего возраста — 0,1-0, 25 мл. Процедура выполняется до 4
р/д.
Видео об ингаляции при кашле небулайзером
Ингаляции при влажном кашле
Для лечения кашля с влажными мокротами используются препараты отхаркивающего действия, способствующие отхождению мокрот:
Флуимуцил
Препарат муколитического действия, разжижающий мокроты и способствующий облегчению их отделения. «Флуимуцил» разработан на основе действующего вещества ацетилцистеина. Препарат активен при гнойных мокротах и обладает противовоспалительным действием.
Показания:
- Трахеит.
- Бронхит.
- Бронхоэктатическая болезнь.
- Абсцесс лёгких.
- Муковисцидоз.
- Бронхиальная астма.
- Ателектаз лёгких.
- Ларинготрахеит.
- Пневмония.
- Гнойные катарактальные отиты, синуситы, гаймориты.
Для одной ингаляции детям с 12 лет используют 3 мл
«Флуимуцила», разведенного физраствором в равных пропорциях. Детям 6-12 лет —
2мл, с 2 до 6 лет — 1-2 мл. Лечение ингаляциями с «Флуимуцилом» выполняются 1-2
р/д. Ингалирование следует проводить не менее трех дней, однако в то же время
нельзя делать ингаляции с «Флуимуцилом» более десяти дней.
Детям 6-12 лет —
2мл, с 2 до 6 лет — 1-2 мл. Лечение ингаляциями с «Флуимуцилом» выполняются 1-2
р/д. Ингалирование следует проводить не менее трех дней, однако в то же время
нельзя делать ингаляции с «Флуимуцилом» более десяти дней.
Мукалтин
«Мукалтин» выпускается в форме таблеток. Обладает смягчающим, противовоспалительным, отхаркивающим действием, облегчает приступы кашля и их интенсивность.
Показания:
- Болезни дыхательных путей, характеризующиеся выделением вязкого бронхиального секрета.
- Бронхиты.
- Пневмонии.
- Астмы.
- Бронхоэктатическая болезнь.
Растворы для ингаляции небулайзером при кашле из «Мукалтина» готовятся следующим образом: 1 таблетка измельчается в мелкий порошок и смешивается с физраствором (80 мл). Полученный раствор необходимо тщательно перемешать до исчезновения осадка.
Пертуссин
Лекарственное средство выпускается в виде сиропа
отхаркивающего, муколитического и противокашлевого действия.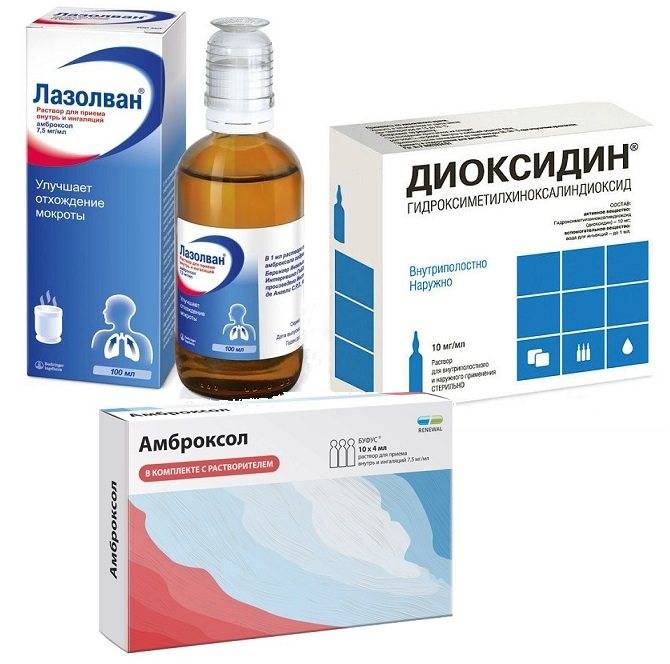 Действующие
вещества — бромид калия и экстракт чабреца.
Действующие
вещества — бромид калия и экстракт чабреца.
Показания:
- Бронхиты.
- ХОБЛ.
- Туберкулёз лёгких.
- Пневмония.
- Ларингит.
- Трахеит.
- Фарингит.
- Грипп.
- ОРЗ и др.
Взрослым людям и пациентам возрастом от 12 лет используют 1 мл Пертусина, разведенный физраствором в равных пропорциях. Больным до 12 лет — 1 мл лекарства разводят в 2 частях физраствора. Для одной ингаляции требуется до 4 мл раствора, процедура выполняется 3 р/д.
Амбробене
Препарат обладает муколитическим действием, которое начинает работать через полчаса после его использования и продолжается до 12 часов. Эффективно разжижает мокроты и выводит их из дыхательных путей. Амбробене используется, при необходимости, совместно с антибиотиками.
Показания:
- Бронхиты.
- Воспаления лёгких.
- ХОБЛ.
Больным возрастом от 6 лет для одной процедуры используют 2-3 мл сиропа, разведенного в одинаковых пропорциях с физиологическим раствором. Пациентам возрастом от 2 до 6 лет — 2 мл. Процедура проводится 1-2 р/д на протяжении пяти дней.
Видео об ингаляции небулайзером
Ингаляции при воспалениях ротовой полости
Ингаляции при боли в горле небулайзером необходимо осуществлять приборами, распыляющими частицы не менее 5- 10 мкм. Для лечения используются следующие препараты:
Эвкалипт
Эвкалипт обладает противовоспалительным местным, антисептическим действием. Способствует остановке роста золотистого стафилококка, а также успешно борется с туберкулёзными микобактериями, дизентерийной амёбой, трихомонадой, другими грибами и простейшими.
Показания:
- Воспаления бронхов, лёгких.
- Заболевания полости рта.
- Нарушения сна, неврозы.
Для одной процедуры используют 3 мл раствора, который был приготовлен в результате смешивания 10-15 капель настойки эвкалипта с 200 мл физраствора. Процедуры проводятся до 4 р/д. Нельзя использовать препараты на основе эвкалипта больным бронхиальной астмой и при бронхоспазмах.
Прополис
Настойка прополиса используется при лечении зубов, десен, хронических тонзиллитов и всей полости рта. Довольно эффективны ингаляции при ангине небулайзером с настойкой прополиса в сочетании с соком алоэ. При этом следует помнить, что для использования в небулайзере подойдёт только аптечный препарат сока алоэ.
Препараты на основе прополиса противопоказаны больным, страдающим его индивидуальной непереносимостью, панкреатитом, заболеваниями печени и желчных путей, а также камнями в почках.
Для ингаляции необходимо 3 мл раствора, который был получен путем смешивания 1 части препарата с 20 частями физраствора. Процедура выполняется 3 р/д.
Календула
Настойка календулы обладает антисептическими, дезинфицирующими свойствами. Хорошо помогает при лечении воспалительных процессов ротовой полости. Поэтому этот препарат часто используется для ингаляций в небулайзере.
Показания:
- Фарингит.
- Ангина.
- Тонзиллит.
- Воспалительные процессы десен.
Для небулайзера раствор календулы готовится так же, как и раствор эвкалипта.
А Вы пользуетесь небулайзером при кашле? Какие лекарства Вы используете? Поделитесь своим мнением в
В осенне-зимнюю пору дают о себе знать частые простудные заболевания у детей из-за снижения иммунитета и возможного авитаминоза. Простывший карапуз начинает чихать, кашлять, сопливить и проявлять все иные признаки заболевания.
Такой симптом, как кашель, также может означать болезнь трахеи, легких, бронхов или гортани. Для того, чтобы избавить своего малыша от кашля надежным и эффективным методом без побочных эффектов, стоит вспомнить про ингаляции.
Вдыхая лечебные вещества, мы получаем противовоспалительное, антимикробное, отхаркивающее и бронхолитическое действие.
Чем лучше делать ингаляцию при кашле ребенку мы разберемся в этой статье.
Ингаляция – это лечебно-профилактическая процедура от кашля, направленная на то, чтобы доставить лекарство в ту область, где оно необходимо. Заключается она во вдыхании целительного воздуха, насыщенного лекарственными веществами. К естественным ингаляциям относят такие, как морской соленый воздух, ароматы хвои или предрассветную дымку.
Для получения паров используют медицинские приборы — ингаляторы, а также приспособления (емкость с заваренным раствором или горячие камни). Принимая лекарства, которые проходят через желудочно-кишечный тракт, попадают в кровеносную систему и разносятся по организму, нужно рассчитывать, что воздействие на организм начнется по прошествии 30-40 минут. Уменьшить время способна ингаляция.
Популярные методы
Виды ингаляций и заболевания, при которых эта процедура даст наибольший эффект, определяет лечащий врач. Она может проводиться разными методами, выбор определяет стадия и клиническая картина болезни ребенка.
Ингаляции многократно прописывают при ОРВИ, рините, фарингите, тонзиллите, трахеите, бронхите, синусите, пневмонии (на этапе выздоровления), грибковых инфекциях верхних и нижних дыхательных путей, туберкулезе легких.
Разобраться, что будет наиболее полезным для вашего малыша, поможет консультация квалифицированного врача.
| Тип ингаляции | Описание |
|---|---|
| Влажные | Лекарство распыляется в виде аэрозоля, может проводиться с помощью нейбулазера (до 30С). Эффективны для снятия бронхоспазма и приступов бронхиальной астмы. Для процедуры применяют гормоны, бронхолитики, белковые комплексы и антибиотики. |
| Тепло-влажные | Паровые процедуры проводящиеся в пределах 45С длительностью не более 5 минут при первых проявлениях симптома. Применяют травяные смеси и фито-масла. |
| Сухие | Такие ингаляции — это вдыхание выделяющихся летучих соединений с антибактериальной активностью |
| Холодные | Лекарство никак не разогревается и ингалируется при комнатной температуре |
| Горячие | Препарат для процедуры разогревается свыше 30 градусов по Цельсию |
Какой способ эффективнее
Для того, чтобы превратить целебное средство в необходимое состояние аэрозоля, существует три метода: паровой, ультразвуковой (колебания ультразвуковой частоты) и пневматический (под давлением струи сжатого воздуха).
Наиболее распространенным в домашних условиях считается способ, который применяли еще наши мамы и бабушки – это мисочка с чем-то горячим. Пар из нее вдыхают, накрывшись плотным полотенцем.
Такие ингаляции длительностью пять-десять минут дважды в день подойдут для лечения в домашних условиях детей старшего возраста. Малышам такой способ не очень подходит, так как существует риск ожога.
Более современным, простым и безопасным способом признают выполнение процедуры с помощью небулайзера.
Паровые ингаляции
Подышать над кастрюлькой с обжигающей дымящейся картошкой – классический пример. Эти процедуры наиболее просты. Диаметр частиц в этом случае составляет не менее 20 мкм, поэтому их воздействие ограничивается верхней частью дыхательных путей – глоткой, трахеей и носоглоткой.
При бронхите, пневмонии этот способ лечения не даст положительных результатов. Но так как во время процедуры малыш вдыхает горячий пар, а он имеет свойство усиливать циркуляцию крови, расширяя кровеносные сосуды, утолять боль и увлажнять оболочку органов дыхания.
Как результат — на некоторое время кашель прекращается. Эта процедура хороша лишь для того, чтоб увлажнить и снять неприятное раздражение верхних дыхательных путей.
Проделывать ингаляции можно с солевым и содовым растворами, травками и фитомаслами.
Существует возрастное ограничение: малышам до года паровую терапию не делают, а до 7 лет целесообразность ингаляций следует обсудить с педиатром.
Избавляемся от сухого кашля
Проводить лечение сухого кашля следует небулайзером.
При таком кашле первым делом необходимо снять отек, увлажнить слизистые, что даст толчок к появлению выделений.
Для ингаляций используются такие лекарства:
- бронхолитики снимают спазмы бронхов;
- муколитики способствуют быстрому образованию мокроты и ее выведению;
- антисептики уничтожают вредных микробов;
- прекрасно увлажнят физиологический раствор и минеральная вода.
Акцентировать внимание следует на строгом соблюдении последовательности для ингаляций небулайзером применения лекарственных препаратов при сухом кашле. Первый этап – бронхолитики, через четверть часа – муколитики, после откашливания – антисептики и затем увлажнители, которые можно применять по мере необходимости.
После того, как мокрота начала появляться, противокашлевые убирают, оставляют лишь ингаляции муколитиками.
Ингаляции при аллергии
Серьезную медицинскую проблему представляют аллергические реакции, среди которых и кашель. Каждый пятый житель страдает от такой болезни, как аллергия. Постоянный прием антигистаминных препаратов может вызвать привыкание.
Одним из самых действенных методов борьбы с таким симптомом аллергии, как кашель, признаны ингаляции с растворами:
- щелочным и солевым, применяются для увлажнения;
- противовоспалительные препараты, которые разделяются в зависимости от лечебного эффекта и органов воздействия;
- кромоны – для профилактической противовоспалительной терапии.
Какой вариант использовать — подскажет лечащий врач.
Бронхит
Прекрасно послужит для лечения кашля при бронхите ингалятор компрессорного или ультразвукового типа. Без риска ожога органов дыхания целебная пыль доставляется на нужную глубину и эффективно препятствует развитию воспалительного процесса.
Выбор медикамента зависит от стадии болезни и интенсивности откашливания. Несколько сеансов процедуры увлажнения слизистой значительно улучшат самочувствие ребенка при навязчивых приступах кашля.
Продуктивный кашель
Не выкашлянная слизь, оставшаяся в бронхах, – это потенциальный источник инфекции, от которого нужно как можно быстрее избавиться. Особенно хорошо лечение ингаляциями при влажном кашле.
В случае, когда отходит немного вязкой, но плотной мокроты, используют препараты, снижающие вязкость слизи, не увеличивая ее количество, и средства, обладающие противовоспалительным эффектом.
Детям и подросткам производить процедуру с препаратами, устраняющими бронхоспазм, рекомендовано с целью увеличения просвета дыхательных путей.
Небулайзер
Медицинский прибор (от слова небула, что означает «туман») по праву признан наиболее эффективным для лечения ингаляционным способом. В процессе он раздувает лекарство на мельчайшие частицы и впрыскивает их в виде облака.
Для достижения большего попадания целительных веществ в очаги болезни к прибору прилагается насадка в виде маски или мундштука. Вдыхание через такой прибор способствует более быстрому проникновению большего количества лекарственной взвеси на слизистые респираторного тракта.
Зная размер частиц, можно определить, в каком именно отделе дыхательных путей они осядут. В зависимости от цели лечения настройки распыления небулайзера могут быть такими:
Комфорт процедуры зависит от скорости, с которой происходит распыление, особенно при проведении ингаляции у малышей. Так при высокой скорости распыления ребенку нужно меньше времени сидеть неподвижно.
В каждой модели небулайзера присутствует резервуар объемом, необходимым для одной процедуры. Сначала он заполняется физиологическим раствором, а затем вводится необходимое количество лекарственного препарата. При заполнении резервуара следует учитывать остаточный объем от 0,5 до 1 литра, который потребуется для работы прибора.
Максимальный эффект можно получить при пользовании прибором, если соблюдать следующие правила: ингаляция делается за час до или после еды; при вдохе задерживается дыхание на 1-2 секунды; в течении последующих нескольких часов нужно снизить активность и не выходить на улицу.
Ультразвуковой небулайзер
Этот небольшой прибор работает практически беззвучно, образуя лечебную пыль за счет вибраций и колебаний пьезоэлемента. Но существенным минусом считается, что при ингаляции раствор нагревается и утрачиваются его целебные свойства. То есть использование таких лекарств, как муколитики, гормональные и антибиотики полностью исключается.
В данном случае возможно применение эфирных масел или же настоев трав. Ингалятор наиболее часто применим для увлажнения слизистых органов респираторного тракта. При десяти-пятнадцатиминутном сеансе происходит обработка всего верхнего отдела органов дыхания. Существенным плюсом является то, что небулайзер может быть применим при любом положении тела.
Компрессорный небулайзер
Как правило, этот вид ингаляторов используется для применения любых медикаментов: снижающих вязкость мокроты и облегчающих ее выведение, противокашлевых или антибиотиков, иммуностимуляторов, препаратов с травяными составляющими или физраствора. Небулайзер с помощью компрессора подает поток воздуха через узкое отверстие камеры, при этом создавая облако из лекарственных капель.
Прибор способен дробить лекарство на крошечные частицы, что обеспечивает их доставку в самые отдаленные и труднодоступные очаги воспаления. Подходит для пациентов, имеющих склонность к частым ОРВИ, бронхитам или к бронхиальной астме.
Этот медицинский прибор прост в эксплуатации, поэтому удобен для использования на дому. Рецепты для ингаляций с помощью небулайзера при кашле обязательно согласовываются с педиатром.
Помимо положительных свойств, компрессорный небулайзер имеет некоторые минусы: большие размеры, шум при работе и возможность выполнять лечение только в сидячем положении.
Ограничения при терапии дыханием
Как и у любого простого или сложного лечения, ингаляции имеют некоторые противопоказания. Не стоит проводить процедуру:
- при лихорадке и жаре;
- малышам, имеющим предрасположенность к носовым кровотечениям;
- при сердечной недостаточности;
- острых заболевания легких и сердца.
Нельзя забывать, что ингаляция — это терапия, которая должна быть обязательно одобрена педиатром перед проведением.
Список лекарств для небулайзера
КРАТКИЙ ПЕРЕЧЕНЬ ЛЕКАРСТВЕННЫХ СРЕДСТВ ДЛЯ НЕБУЛАЙЗЕРНОЙ ТЕРАПИИ (растворы для ингаляций)
Откашливающие средства (муколитики)
Амброксола гидрохлорид (Лазолван) инструкция
Форма выпуска:
выпускается во флаконах по 100 мл, в
1 мл 7,5 мг активного вещества.
Показания:
острые бронхолегочные заболевания с нарушением секреции отхождения мокроты, ХОЗЛ, туберкулез легких и бронхов, пневмонии, муковисцидоз
Дозировка:
для разжижения вязкой густой мокроты и лучшего ее откашливания применяется у взрослых и детей (старше 6 лет) по 2 мл (15 мг) до 4 раз в день, у детей до 6 лет — по 1-2 мл 1-2 раза в день. Раствор амброксола
обычно смешивают с 2 мл физиологического раствора.
При тяжелых обострениях хронического бронхита можно применять по 3-4 мл амброксола в разведении с физиологическим раствором или в чистом виде. Амброксола гидрохлорид обладает мукокинетическими и секретолитическими свойствами. Он способствует удалению вязкого секрета из дыхательных путей и уменьшает закупорку их слизью.Преимуществом препарата является его широкий спектр действия. Препарат снижает вязкость мокроты (за счет деполимеризации мукополисахаридных фибрилл), уменьшает адгезию мокроты к стенке бронха (за счет стимуляции продукции сурфактанта), способствует эвакуации секрета из дыхательных путей за счет регенерации мерцательного эпителия. Как правило хорошо переносится, поэтому препарат можно применять длительно. При последующем применении антибиотиков в аэрозолях с помощью небулайзеров амброксол способствует увеличению проникновения их в легочную ткань.
N-ацетилцистеин (Флуимуцил) Инструкция
Форма выпуска:
10 % раствор, ампулы по 3 мл. в 1 ампуле 300 мг активного вещества.
Показания:
острые бронхолегочные заболевания, муковисцидоз, пневмония, абсцесс легких, ХОЗЛ с трудноотделяемой густой мокротой, туберкулез легких в сочетании с хроническим бронхитом.
Дозировка:
при обострении ХОЗЛ с трудноотделяемой мокротой по 3 мл раствора флуимуцила 2-3 раза в день. Препарат оказывает сильное разжижающее действие и уменьшает вязкость любого вида секрета: слизистого, слизисто-гнойного, гнойного.
Препарат обладает мукорегуляторной активностью, способен снижать адгезию бактерий к эпителию слизистой оболочки, облегчает отделение мокроты и значительно смягчает кашель.
Помимо прямого муколитического действия, N-ацетилцистеин обладает мощными антиоксидантными свойствами: он способен обеспечить защиту органов дыхания от токсического воздействия метаболитов воспаления, факторов окружающей среды, табачного дыма и поддерживать функциональную активность и морфологическую целостность клеток легочной ткани.
Бронхорасширяющие средства (бронходилататоры)
Сальбутамол (Вентолин) инструкция
Форма выпуска:
выпускается в виде небул 2,5 мг/2,5 мл. №10 и №40.
Показания:
купирование приступов БА; лечение пациентов с хроническим обструктивным бронхитом.
Дозировка:
Взрослые: при ингаляционном применении обычная начальная доза сальбутамола составляет 2,5 мг. Дозу можно повысить до 5 мг.
Повторять ингаляцию можно 4 раза в сутки. У взрослых с тяжелой обструкцией дыхательных путей доза может быть повышена до 40 мг/сут, однако лечение с применением таких доз препарата следует проводить в условиях стационара под врачебным контролем. Дети: при ингаляционном применении обычная начальная доза сальбутамола составляет 2,5 мг. Дозу можно повысить до 5 мг.
Повторять ингаляцию можно 4 раза в сутки. Применяется у детей старше 18 месяцев.
Действие сальбутамола приводит к расслаблению гладкой мускулатуры бронхов и улучшению бронхиальной проходимости. Другим важным эффектом сальбутамола является стимулирование секреции слизи, улучшение функции
мерцательного эпителия.
Ипратропия бромид + фенотерол (Беродуал). инструкция
Форма выпуска:
Выпускается в виде раствора для ингаляций 0,25 мг + 0,5 мг/мл.
Флакон 20 мл.
Показания:
бронхиальная астма и хроническое обструктивное заболевание легких.
Дозировка:
У взрослых и подростков старше 12 лет:
При легких и умеренных приступах бронхиальной астмы рекомендуется 1 мл (20 капель).
В особенно тяжелых случаях, при неэффективности доз, указанных выше, могут потребоваться более высокие дозы, до 2,5 мл (50 капель).
Максимальная доза, может достигать 4,0 мл (80 капель).
У детей в возрасте 6-12 лет:Во многих случаях для быстрого купирования симптомов рекомендуется 0,5 -1 мл (10 — 20 капель).В тяжелых случаях, если доза 1 мл (20 капель) оказывается неэффективной, могут потребоваться более высокие дозы, до 2 мл (40 капель).
У детей в возрасте младше 6 лет (масса тела которых составляет менее 22 кг) — 0,1 мл (2 капли) на кг массы тела (на одну дозу), но не более 0,5 мл (10 капель) (на одну дозу) до 3 раз в сутки. Максимальная суточная доза — 1,5 мл.
Беродуал расслабляет гладкую мускулатуру бронхов и сосудов и противодействует развитию бронхоспастических реакций, обусловленных влиянием гистамина, холодного воздуха и аллергенов.
Ипратропий и фенотерол дополняют друг друга, в результате усиливается спазмолитический эффект на мышцы бронхов и обеспечивается большая широта терапевтического действия.
Противовоспалительные средства
Флутиказона пропионат (Фликсотид) инструкция
Форма выпуска:
небулы 2мг/2 мл, 0,5 мг/2 мл №10.
Показания:
бронхиальная астма.
Дозировка:
Взрослые и подростки в возрасте старше 16 лет: 0,5–2,0 мг 2 раза в
сутки.
Начальная доза ингаляционного флутиказона пропионата должна соответствовать степени тяжести заболевания пациента. Дозировка должна быть снижена до минимальной эффективной дозы, которая позволяет установить эффективный контроль за заболеванием.
Дети и подростки в возрасте 4–16 лет: 1,0 мг 2 раза в сутки.
Флютиказона пропионат в рекомендуемых дозах для ингаляционного применения оказывает выраженное противовоспалительное действие на легкие, что способствует уменьшению выраженности симптоматики и снижению частоты приступов БА
Будесонид (Пульмикорт) инструкция
Форма выпуска:
0,25мг/мл, 0,5 мг/мл, небулы 2 мл.
Показания:
бронхиальная астма.
Дозировка:
Начальная доза составляет:
у детей в возрасте старше 6 мес: 0,25–0,5 мг/сут. При необходимости дозу можно повысить до 1 мг/сут; у взрослых: 1–2 мг/сут.
Для поддерживающего лечения: у детей в возрасте старше 6 мес: 0,25–2 мг/сут; у взрослых: 0,5–4 мг/сут.
Будесонид оказывает выраженное местное противовоспалительное действие, которое обусловливает уменьшение бронхиальной
обструкции.
Регидрататоры слизистой оболочки органов дыхания
Натрия гидрокарбонат (р-р 0,5 — 2 %),
минеральные щелочные воды «Боржоми», «Лужанская» и др.
Показание:
вязкая мокрота в бронхах с невозможностью эффективно откашляться.
Дозировка:
на ингаляцию используется 4 — 5 мл раствора 1-2 раза в день.
Применяется для разжижения слизи и создания щелочной среды в очаге воспаления
ПРЕДУПРЕЖДЕНИЕ:
Пожалуйста, применяйте только те лекарственные средства, которые Вам прописал врач. Не занимайтесь самолечением и не меняйте самостоятельно прописанные методы/частоту лечения, не проконсультировавшись
предварительно с врачом.
Пульмовент® Комби
Фармакодинамика
ПУЛЬМОВЕНТ® КОМБИ — комбинированный препарат, содержит два активных ингредиента, обладающих бронходитической активностью: ипратропия бромид — М-холиноблокатор и фенотерола гидробромид — β-адреномиметик.
Ипратропия бромид является четвертичным производным аммония с антихолинергическими (парасимпатолитическими) свойствами. Он тормозит вагусные рефлексы как антагонист ацетилхолина — медиатора, высвобождающегося из окончаний блуждающего нерва.
Антихолинергические средства предотвращают повышение внутриклеточной концентрации Са++, которое возникает в результате взаимодействия ацетилхолина с мускариновыми рецепторами гладких мышц бронхов. Высвобождению Са++ способствует система вторичных медиаторов, включающая ИТФ (инозитола трифосфат) и ДАГ (диацилглицерин). Бронходилатация после ингаляционного введения ипратропия бромида обусловлена преимущественно местным, а не системным действием препарата. Ипратропия бромид не оказывает отрицательного влияния на секрецию слизи в дыхательных путях, мукоцилиарный клиренс и газообмен.
Фенотерола гидробромид — симпатомиметик прямого действия, который в терапевтических дозах избирательно стимулирует β2-адренорецепторы. При использовании в высоких дозах происходит стимуляция β1-адренорецепторов (например, для токолитического действия).
Связывание β2-рецепторов активирует аденилатциклазу с помощью стимулирующего Gs-протеина, что в последующем ведет к повышению уровня цАМФ и активации протеинкиназы А. Последняя фосфорилирует белки-мишени в клетках гладкой мускулатуры. В свою очередь это приводит к фосфорилированию киназы легкой цепи миозина, блокированию гидролиза фосфонозина и открытию кальцийактивируемых быстрых калиевых каналов.
Фенотерола гидробромид вызывает расслабление гладких мышц бронхов и сосудов, препятствует развитию бронхоспазма, обусловленного влиянием гистамина, метахолина, холодного воздуха и аллергенов (реакции гиперчувствительности немедленного типа). После однократного введения фенотерол блокирует высвобождение из тучных клеток медиаторов воспаления. Кроме того, при приеме фенотерола в дозе 0,6 мг отмечается улучшение мукоцилиарного клиренса.
При высокой концентрации фенотерола в плазме крови, которая достигается при пероральном или чаще внутривенном введении препарата, отмечают снижение сократительной активности матки. при использовании в высоких дозах возможно влияние на метаболизм: липолиз, гликогенолиз, гипергликемия и гипокалиемия (последняя обусловлена повышеннным включением К+ в скелетные мышцы).
β-адренергические воздействия фенотерола на сердечную мышцу, например, увеличение частоты и силы сердечных сокращений, обусловлены влиянием фенотерола на сосуды, стимуляцией β2-адренорецепторов сердца, а при применении в дозах, превышающих терапевтическое — стимуляцией β1-адренорецепторов. Как и при применении других β-адренергических средств, отмечается увеличение интервала Q-Tc. При использовании фенотерола в форме дозированного аэрозоля эти эффекты непостоянны и наблюдаются в случае применения доз, превышающих рекомендуемые.
После применения фенотерола с помощью небулайзера (раствор для ингаляций во флаконах со стандартной дозой) системное действие может быть выше, чем при применении рекомендованных доз препарата с помощью дозированного аэрозоля. Клиническая значимость этих наблюдений не установлена.
На фоне приема агонистов β2-адренорецепторов наиболее частым побочным эффектом является тремор. В отличие от влияния на гладкие мышцы бронхов, к системным эффектам агонистов β2-адренорецепторов развивается толерантность.
При совместном применении ипратропия бромида и фенотерола бронхорасширяющий эффект достигается путем реализации двух разных фармакологических механизмов. Указанные активные вещества дополняют друг друга, в результате чего усиливается спазмолитический эффект на мышцы бронхов и обеспечивается большая широта терапевтического действия при бронхолегочных заболеваниях, сопровождающихся обструкцией дыхательных путей. Комплементарное воздействие таково, что для получения желаемого эффекта требуется очень низкая доза β-адренергического компонента, что позволяет подобрать эффективную дозу для каждого пациента при практическом отсутствии побочных эффектов.
Фармакокинетика
Терапевтический эффект комбинации ипратропия бромида и фенотерола гидробромида проявляется местным воздействием на дыхательные пути. Поэтому фармакодинамика бронходилатации не связана с фармакокинетикой активных веществ препарата.
После ингаляции около 10-39% дозы препарата оседает в легких в зависимости от формы выпуска и методики ингаляции, а остальная часть дозы остается на наконечнике ингалятора, во рту и верхней части дыхательных путей. Подтверждения того, что фармакокинетика обоих ингредиентов в комбинации отличается от фармококинетики каждого действующего вещества в отдельности, отсутствует.
Фенотерола гидробромид. Абсолютная биодоступность препарата после перорального приема низкая — около 1,5%. проглатываемая часть метаболизируется до сульфатных конъюгатов.
После внутривенного введения около 10% и 27% свободного и конъюгированного фенотерола соответственно от введенной дозы обнаруживается в суточной моче. После ингаляции препарата около 1% дозы выводится в форме свободного фенотерола в суточной моче. Таким образом, общая системная биодоступность ингалированных доз фенотерола гидробромида составляет около 7%.
Распределение фенотерола в плазме крови после в/в введения происходит в соответствии с трехкамерной фармакокинетической моделью, где терминальный Т1/2 составляет около 3 ч. По данной трехмерной модели кажущийся объем распределения фенотерола в состоянии равновесия составляет около 189 л (≈2,7 л/кг).
Около 40% препарата связывается с белками плазмы крови. Фенотерол и его метаболиты не проходят через ГЭБ. Общий клиренс фенотерола составляет 1,8 л/мин, а почечный — 0,27 л/мин.
Ипратропия бромид. Кумулятивная почечная экскреция (0-24 ч) ипратропия (исходного соединения) составляет около 46% дозы, введенной внутривенно, менее 1% — после перорального приема и около 3-13% — после ингаляционного применения с помощью дозированного ингалятора. Исходя из таких данных, общая системная биодоступность после перорального и ингаляционного введения ипратропия бромида составляет 2 и 7-28% соответственно. Проглоченная часть дозы ипратропия бромида не влияет значительно на системное действие препарата. отмечают быстрое двухфазное снижение концентрации вещества в плазме крови. Кажущийся объем распределения в состянии равновесия равен примерно 176 л (≈2,4 л/кг). Менее 20% ипратропия бромида связывается с белками плазмы крови. Не проходит через гематоэнцефалический барьер.
Т1/2 конечной элиминацинной фазы составляет около 1,6 ч. Общий клиренс ипратропия — 2,3 л/мин, почечный клиренс — 0,9 л/мин. После введения в вену около 60% дозы метаболизируется преимущественно в печени путем окисления.
Ингаляции при сухом и влажном кашле небулайзером в дневнике пользователя kovergina (на ББ Светлана)
Перечень препаратов допустимых при использовании небулайзеровПри сухом кашле необходимо смягчить воспаленное горло, снизить вязкость слизи и вывести ее из бронхов или легких. В этом случае под наблюдением врача прибегают к ингаляции с применением:
- Беродуала — на 1 ингаляцию для детей старше 12 лет требуется 2 мл (40 капель), до 6 лет — 0,5 мл (10 капель). Разводят средство с 3 мл физраствора.
- Беротека — на 1 ингаляцию для детей старше 12 лет требуется 0,5 мл (0,5 мг — 10 капель), в запушенных случаях — 1 мл (1 мг — 20 капель). От 6-12 лет (масса тела 22-36 кг) понадобится 0,25-0,5 мл (0,25-0,5 мг — 5-10 капель), в тяжелых случаях — 1 мл (1 мг — 20 капель). Разводят физраствором до объема 3-4 мл.
- Сальгима — на 1 ингаляцию требуется 2,5 мл (2,5 мг), применять до 4 раз в день с интервалом между ингаляциями не менее 6 часов, без добавления физраствора.
- Тровента — на 1 ингаляцию для детей старше 12 лет требуется 0,5 мг (40 капель), 3-4 раза в день. От 6-12 лет — 0,25 мг (20 капель), 3-4 раза в день. До 6 лет — по 0,1-0,25 мг (8-20 капель), 3-4 раза в день. Разводят физраствором до объема 3-4 мл.
- Амбробене
При влажном кашле, когда необходимы отхаркивающие препараты для отхождения мокроты, полезными будут ингаляции с использованием:
- Флуимуцила — на 1 ингаляцию для детей старше 12 лет требуется 3 мл, 1-2 раза в день, от 6 до 12 лет — 2 мл препарата, 1-2 раза в день, от 2 до 6 лет — 1-2 мл, 1-2 раза в день. Разводить следует 1:1. Курс лечения — не более 10 дней.
- Лазолван, Абмробене — на 1 ингаляцию для детей старше 6 лет, 2-3 мл раствора, 1-2 раза в день, от 2 до 6 лет — 2 мл раствора, 1-2 раза в день, до 2 лет — 1 мл раствора, 1-2 раза в день. Разводят с физраствором в соотношении 1:1. Курс лечения — 5 дней.
- Нарзан, Боржоми — 3-4 мл минеральной воды, 2-4 раза в день. Перед ингаляцией выполняют дегазацию воды.
- Синупрет, гомеопатический фитопрепарат — на 1 ингаляцию для детей старше 16 лет — смешать 1 мл препарата и 1 мл физраствора, от 6 до 16 лет — 1 мл препарата в 2 мл физраствора, от 2 до 6 лет 1 мл препарата и 3 мл физраствора. По 3-4 мл полученного раствора 3 раза в день.
- Мукалтин — 3-4 мл раствора, 3 раза в день.1 таблетку растворяют в 80 мл физраствора до полного растворения без осадка;
- Пертуссин — для взрослых и детей старше 12 лет 1 мл препарата разводят в 1 мл физраствора, до 12 лет на 1 мл препарата 2 мл физраствора. На одну ингаляцию — 3-4 мл полученного раствора, 3 раза в день.
Отлично снимают общий воспалительный процесс в дыхательных путях препараты противовоспалительного действия:
- Ротокан — на 1 ингаляцию требуется 4 мл раствора, полученного из 1 мл препарата и 40 мл физраствора, 3 раза в день.
- Прополис — на 1 ингаляцию требуется 3 мл раствора, полученного из 1 мл препарата и 20 мл физраствора, 3 раза в день. Средство противопоказано при индивидуальной непереносимости продуктов пчеловодства.
- Эвкалипт — на 1 ингаляцию требуется 3 мл полученного раствора, 3-4 раза в день. Раствор из 10-15 капель препарата и 200 мл физраствора. Противопоказанием является бронхиальная астма, бронхоспазмы.
- Малавит — требуется 1 мл препарата и 30 мл физраствора. На 1 ингаляцию — 3-4 мл раствора, 3 раза в день.
- Тонзилгон Н, гомеопатический фитопрепарат -для детей старше 7 лет 1 млпрепаратаразводят в 1 мл физраствора, от 1 до 7 лет 1 мл препарата и 2 мл физраствора, до 1 года 1 мл препарата и 3 мл физраствора. На 1 ингаляцию — 3-4 мл раствора.
- Календула, фитопрепарат — 1 мл препарата и 40 мл физраствора. На 1 ингаляцию — 4 мл готового раствора.
Кашель при бактериальном бронхите, лечат при помощи ингаляций с применением:
- Флуимуцил-антибиотика — на 1 ингаляцию детям старше 12 лет — ? флакона (250 мг), 1-2 раза в день, до 12 лет — ? флакона (125 мг), 1-2 раза в день. Рекомендуемую дозу препарата разводят 2 мл физраствора.
- Фурацилина — на 1 ингаляцию 4 мл, 2 раза в день. Можно растворить 1 таблетку в 100 мл физраствора, 2 процедуры в день.
- Диоксидина — на 1 ингаляцию — 3-4 мл полученного раствора. Всего 2 процедуры в день. 1%- ный препарат разводят с физраствором 1:1, 0,5%-ный 1:2.
- Хлорофиллипта — на 1 ингаляцию — 3 мл раствора, приготовленного из 1 мл препарата и 10 мл физраствора, 3 раза в день. Красящее вещество, содержащееся в препарате, не отмывается!
- Гентамицина — на 1 ингаляцию детям старше 12 лет требуется 0,5 мл (20 мг) препарата, в день1-2 раза; от 2 до 12 лет — 0,25 мл (10 мг), 1-2 раза в день; Разводят дозу для взрослых и детей старше 12 лет в соотношении 1 мл и 6 мл физраствора. Используют по 3-4 мл, 1-2 раза в день; от 2 до 12 лет разводят 1 мл препарата в12 мл физраствора, 3 мл на одну процедуру.
- Мирамистин: На 1 ингаляцию взрослым и детям старше 12 лет рекомендуется 0,01%-ный раствор мирамистина по 4 мл 3 раза в день; до 12 лет — 1 мл и 2 мл физраствора, по 3-4 мл 3 раза в день.
Дозировку и частоту использования корректирует лечащий врач при точном диагнозе, учитывая давность течения болезни. Самолечением заниматься не рекомендуется.
Схема последовательности в случае проведения ингаляций несколькими препаратами:
1) Ингаляции бронхорасширяющими препаратами;
2) Через 20 минут применяют средства, разжижающие мокроту;
3) Через 30 минут — ингаляции антисептическими средствами;
4) Противовоспалительные препараты используют без перерыва после антисептиков;
5) Иммуномодулирующие препараты используются после цикла лечебных процедур либо в профилактических целях;
Например: физраствор или минеральная вода, смесь из 2 мл лазолвана и 2 мл физраствора, 5 мл ротокана. После выздоровления рекомендуется ингаляции с 2 мл интерферона.
Используемый в домашних условиях ингалятор (небулайзер), следует мыть после каждого применения. Нельзя проводить ингаляции с веществами, для него не предназначенными. Все растворы необходимо подогревать до комнатной температуры.
Астма: лечение воспалений
Какое отношение воспаление имеет к астме?
Если у вас астма, вы знаете, что воспаление вызывает набухание внутренней оболочки дыхательных путей и выделение слизи. Это воспаление делает дыхательные пути более чувствительными к определенным триггерам астмы, которые вызывают приступы астмы. Из-за этого противовоспалительные препараты являются одним из наиболее важных вариантов лечения для людей с астмой — они помогают остановить процесс, приводящий к приступам астмы.
Прямые противовоспалительные препараты включают кортикостероиды, которые вдыхаются непосредственно в легкие или являются системными (вводятся таким образом, что лекарство влияет на весь организм, например, таблетки / пилюли). Стабилизаторы тучных клеток и модификаторы лейкотриенов — это лекарства, которые действуют по-разному и помогают улучшить противовоспалительное действие кортикостероидов. Моноклональные антитела (биологическая терапия), которые предлагают новые способы лечения, нацеленные на клетки эозинофилов, ответственные за воспаление в дыхательных путях, которые способствуют развитию астмы.
Какие противовоспалительные препараты при астме?
Кортикостероиды ингаляционные
Ингаляционные кортикостероиды — наиболее эффективные лекарства, которые вы можете принимать для уменьшения отека дыхательных путей и образования слизи. Преимущества использования этих лекарств включают:
- Меньше симптомов и обострений астмы.
- Снижение использования ингаляторов бета-агонистов короткого действия (облегчение или спасение).
- Улучшение функции легких.
- Меньше обращений в отделение неотложной помощи и госпитализаций.
- Лучше контролировать астму.
Важно помнить, что ингаляционные стероиды предотвращают симптомы, но не облегчают их. Их нужно принимать каждый день, и их нельзя прекращать или уменьшать, если вы не обсудили это со своим лечащим врачом.
Ингаляционные кортикостероиды включают:
- Дипропионат беклометазона (Qvar RediHaler®).
- Будесонид (Pulmicort®; Symbicort®). Симбикорт сочетает в себе будесонид и формотерол.
- Циклизонид (Alvesco® HFA).
- Флутиказон (Flovent® HFA; Advair® HFA и дискус, Wixela® Inhub, AirDuo®). Эти продукты сочетают в себе флутиказон и салметерол.
- Флутиказона фуроат (Arnuity® Ellipta; Breo® Ellipta; Trelegy®Ellipta). Breo сочетает флутиказона фуроат с вилантеролом, бета-агонистом длительного действия. Trelegy сочетает в себе флутиказон, вилантерол и умеклидиний.
- Флутиказона пропионат (ArmonAir® RespiClick).
- Мометазон (Asmanex®, Dulera®).Дулера сочетает в себе мометазон и формотерол.
Ингаляционные кортикостероиды бывают трех видов: ингалятор с отмеренной дозой (MDI), ингалятор для сухого порошка (DPI) и растворы для небулайзеров. Форма MDI лучше всего работает при использовании камеры выдержки с клапаном или «проставки». Камера помогает доставить больше лекарства в дыхательные пути и оставляет меньше лекарства во рту и горле.
Ингаляционные кортикостероиды безопасны для взрослых и детей. У них очень мало побочных эффектов, особенно в более низких дозах.
Это редко, но если вы принимаете более высокие дозы, могут возникнуть молочница (грибковая инфекция во рту) и охриплость голоса. Вы можете предотвратить это, полоская рот, полощая горло и плюясь после каждого использования, а также используя спейсер с ДИ. Если вы заболели молочницей, вы можете легко вылечить ее с помощью противогрибкового средства для полоскания рта, которое прописал врач.
Ваш врач назначит минимальную возможную дозу для контроля астмы. Многие люди обеспокоены приемом «стероидов».«Эти стероиды НЕ то же самое, что анаболические стероиды, которые принимают некоторые спортсмены для наращивания мышечной массы. Стероиды в лекарствах от астмы являются противовоспалительными препаратами, и их ежедневное употребление поможет контролировать астму.
Системные кортикостероиды (пероральные или внутривенные)
Системные кортикостероиды используются для лечения тяжелых приступов астмы. Это лекарства в виде таблеток или жидкости, которые принимаются внутрь (перорально), или жидкости, которые вводятся через вену (внутривенно). Эти лекарства используются с другими лекарствами для контроля внезапных и тяжелых приступов астмы или для лечения длительной, трудно поддающейся контролю астмы.
Системный прием стероидов может занять до трех часов, чтобы начать работать, и лучше всего через шесть-12 часов. Иногда кортикостероиды принимают в высоких дозах в течение нескольких дней (всплеск стероидов) или в уменьшающихся дозах с течением времени (постепенное снижение дозы стероидов). Их также можно назначать в низких дозах ежедневно или через день для долгосрочного контроля.
Системные стероиды, доступные также в виде дженериков, включают:
- Ацетат кортизона.
- Дексаметазон.
- Гидрокортизон (Кортеф®).
- Метилпреднизолон (Medrol®, Solu-Medrol®, Depo-medrol®).
- Преднизон (Deltasone®).
- Преднизолон (Prelone®, Pediapred®, Orapred®).
Побочные эффекты системных стероидов, как правило, возникают после длительного использования и включают ряд проблем:
- Угри.
- Увеличение веса.
- Изменения настроения или поведения.
- Расстройство желудка.
- Потеря кости.
- Глазные изменения, такие как глаукома или катаракта.
- Замедление роста.
Эти побочные эффекты редко возникают при кратковременном применении. Вы будете использовать их только на краткосрочной основе при приступе острой астмы. Если вы длительное время принимаете стероиды из-за трудноизлечимой астмы, вы должны находиться под наблюдением пульмонолога или аллерголога. Эти поставщики рассмотрят возможность более продвинутого лечения и возможного направления к другим специальностям.
Модификаторы лейкотриенов
Лейкотриены — это химические вещества, которые естественным образом встречаются в нашем организме.Они вызывают сокращение мышц дыхательных путей и выделение слизи. Препараты-модификаторы лейкотриенов действуют, блокируя действие лейкотриенов в организме. Исследования показывают, что эти препараты улучшают циркуляцию воздуха и уменьшают симптомы астмы. Они выпускаются в форме таблеток, которые принимают один или два раза в день, и могут снизить потребность в других лекарствах от астмы.
Модификаторы лейкотриенов включают:
- Монтелукаст (Singulair®).
- Зафирлукаст (Accolate®).
- Зилеутон (Zyflo®).
Наиболее частыми побочными эффектами модификаторов лейкотриенов являются головная боль и тошнота.Модификаторы лейкотриенов могут мешать правильному действию некоторых других лекарств (например, теофиллина и варфарина, разжижающего кровь). Обязательно сообщите своему врачу обо всех лекарствах, которые вы принимаете.
Моноклональные антитела
Моноклональные антитела (биологическая терапия) при тяжелой астме помогают блокировать реакцию на триггеры дыхательных путей, вызывающие воспаление. Они нацелены на клетки, которые являются частью иммунной системы организма. Эти продукты включают в себя широкий спектр лекарств, которые вводятся либо путем инъекции в кабинете врача, либо внутривенной инфузией в клинике или больнице, либо самостоятельно дома.Люди, принимающие биопрепараты, получают лечение каждые 2-8 недель в зависимости от конкретного биопрепарата. Вы должны находиться под наблюдением пульмонолога или аллерголога.
Стабилизаторы тучных клеток
Стабилизаторы тучных клеток — это лекарства, которые предотвращают высвобождение гистамина и других воспалительных веществ из клеток, называемых тучными клетками. Они используются редко.
Записка из клиники Кливленда
Важно помнить, что астма — это хроническое (то есть присутствующее постоянно) воспаление дыхательных путей в легких.Ежедневное лечение лекарствами, которые прописал вам врач, приведет к лучшему контролю над астмой и, в долгосрочной перспективе, к более здоровым легким.
Ингалятор с кортикостероидами для длительного лечения астмы
Основными методами лечения астмы являются стероиды и другие противовоспалительные препараты. Эти лекарства от астмы помогают контролировать астму и предотвращают приступы астмы.
Стероиды и другие противовоспалительные препараты уменьшают воспаление, отек и образование слизи в дыхательных путях человека, страдающего астмой.В результате дыхательные пути менее воспалены и с меньшей вероятностью будут реагировать на триггеры астмы, что позволяет людям с симптомами астмы лучше контролировать свое состояние.
Каковы основные типы стероидов и противовоспалительных препаратов при астме?
Основными типами противовоспалительных препаратов для лучшего контроля астмы являются стероиды или кортикостероиды. Другие противовоспалительные препараты включают модификаторы лейкотриенов, холинолитики и иммуномодуляторы.
Что такое ингаляционные стероиды?
Ингаляционные стероиды являются основным средством лечения астмы.Использование ингаляционных стероидов приводит к:
- Лучшему контролю над астмой
- Меньшему количеству симптомов и обострений
- Снижению потребности в госпитализации
Стероиды могут облегчить симптомы астмы во время приступа, но действуют медленно и могут занять несколько часов. эффект. Дозировки ингаляционных стероидов в ингаляторах от астмы различаются.
Ингаляционные стероиды необходимо принимать ежедневно для достижения наилучших результатов. Некоторое улучшение симптомов астмы можно увидеть через 1–3 недели после начала приема ингаляционных стероидов, с лучшими результатами после 3 месяцев ежедневного использования.
Ингаляционные стероидные препараты для лучшего контроля астмы включают:
Ингаляционные стероиды бывают трех видов: ингалятор гидрофторалкана или HFA (ранее называвшийся дозированным ингалятором или MDI), ингалятор с сухим порошком (DPI) и растворы для небулайзеров.
Каковы побочные эффекты ингаляционных стероидов?
Ингаляционные стероиды имеют мало побочных эффектов, особенно в более низких дозах. Может возникнуть молочница (грибковая инфекция во рту) и охриплость голоса, хотя это случается редко. Полоскание рта, полоскание горла после использования ингалятора для астмы и использование спейсера с дозирующими ингаляторами могут помочь предотвратить эти побочные эффекты.Молочницу легко лечить с помощью рецептурных противогрибковых пастилок или полосканий.
Ингаляционные стероиды (ингаляторы от астмы) безопасны для взрослых и детей. Побочные эффекты этих противовоспалительных ингаляторов от астмы минимальны. Ваш врач назначит минимальную дозу, которая эффективно контролирует астму вашего ребенка или вашего ребенка.
Кстати, многие родители озабочены тем, чтобы давать своим детям «стероиды». Ингаляционные стероиды — это , а не анаболические стероиды, которые принимают некоторые спортсмены для наращивания мышечной массы.Эти стероиды являются противовоспалительными препаратами и являются краеугольным камнем терапии астмы. Использование противовоспалительных ингаляторов для лечения астмы дает множество преимуществ.
Чтобы узнать больше об использовании ингаляционных стероидов у детей, см. Статью WebMD о детской астме.
Каковы преимущества использования ингаляционных стероидов?
Преимущества ингаляционных стероидов для лучшего контроля астмы намного превышают их риски и включают:
- Снижение частоты приступов астмы
- Снижение использования бронходилататоров с бета-агонистами (быстродействующие или спасательные ингаляторы)
- Улучшение функции легких
- Сокращение количества обращений в отделения неотложной помощи и количества госпитализаций по поводу опасной для жизни астмы
Как преднизон и системные стероиды работают для усиления контроля над астмой?
Использование системных стероидов (стероидов, принимаемых внутрь или путем инъекций, которые могут повлиять на весь организм), таких как преднизон, преднизолон и метилпреднизолон, помогает лечить тяжелые приступы астмы, позволяя людям лучше контролировать астму.Преднизон и другие стероидные препараты могут использоваться для контроля внезапных и тяжелых приступов астмы или, в редких случаях, для лечения длительной, трудно поддающейся контролю астмы.
Чаще всего преднизон или другой стероид принимают в высоких дозах в течение нескольких дней (так называемый стероидный всплеск) для более тяжелых приступов астмы.
Побочные эффекты системных стероидов могут включать слабость, угри, увеличение веса, изменения настроения или поведения, расстройство желудка, потерю костной массы, изменения глаз и замедление роста. Эти побочные эффекты редко возникают при кратковременном применении, например, при остром приступе астмы.
Для получения более подробной информации см. Статью WebMD о преднизоне и астме.
Как лейкотриеновые модификаторы улучшают контроль астмы?
Монтелукаст (Singulair), зафирлукаст (Accolate) и зилеутон (Zyflo) называются модификаторами лейкотриена. Лейкотриены — это воспалительные химические вещества, которые естественным образом встречаются в нашем организме и вызывают сокращение мышц дыхательных путей и выработку слизи. Лекарства-модификаторы лейкотриенов помогают контролировать астму, блокируя действие лейкотриенов в организме.Исследования показывают, что эти лекарства помогают улучшить воздушный поток и уменьшить симптомы астмы.
Модификаторы лейкотриена принимаются в виде таблеток, и было показано, что они снижают потребность в других лекарствах от астмы. Эти лекарства также доказали свою эффективность у людей с аллергическим ринитом (аллергией на носу) и могут быть эффективны у людей как с аллергическим ринитом, так и с аллергической астмой.
Каковы побочные эффекты модификаторов лейкотриена?
Наиболее частыми побочными эффектами модификаторов лейкотриенов являются головная боль, тошнота, рвота, бессонница и раздражительность.Модификаторы лейкотриенов могут мешать приему других лекарств (например, теофиллина и варфарина, разжижающего кровь). Обязательно сообщите своему врачу обо всех лекарствах, которые вы принимаете.
Как иммуномодуляторы работают для улучшения контроля над астмой?
Меполизумаб (Нукала) — это биологическая терапия, которая, как было установлено, контролирует клетки крови, которые часто вызывают астму. Nucala нацелен на интерлюкен-5 (IL-5), который регулирует уровень эозинофилов в крови (тип лейкоцитов, который помогает вызвать астму).Генетически разработанный, Nucala препятствует связыванию IL-5 с эозинофилами и, таким образом, снижает риск тяжелого приступа астмы.
Нукала вводится путем инъекции один раз в 4 недели и предназначена для использования в сочетании с другими видами лечения астмы в качестве поддерживающего лекарства. Было обнаружено, что при использовании Nucala пациенты не только меньше страдают от астмы, но и могут уменьшить количество своих других лекарств от астмы. Побочные эффекты включают головную боль и реакцию гиперчувствительности, которая может вызвать отек лица и языка, головокружение, крапивницу и проблемы с дыханием.
Омализумаб (Xolair), иммуномодулятор, работает не так, как другие противовоспалительные препараты от астмы. Xolair блокирует активность IgE (белка, который чрезмерно продуцируется у людей с аллергией), прежде чем это может привести к приступам астмы. Было показано, что лечение иммуномодуляторами помогает снизить количество приступов астмы у людей с умеренной и тяжелой аллергической астмой, симптомы которой не контролируются с помощью ингаляционных стероидов.
Xolair, поддерживающее лекарство, отпускаемое по рецепту, вводится в виде инъекций каждые 2–4 недели.Рекомендуется людям со средней и тяжелой аллергической астмой. Побочные эффекты могут включать покраснение, боль, отек, синяки или зуд в месте инъекции, боль в суставах и усталость. У людей, использующих Xolair, немного повышается риск проблем с сердцем и кровообращением в головном мозге. Он также содержит предупреждение о серьезной, потенциально опасной для жизни аллергической реакции (анафилаксии).
Reslizumab (Cinqair) также является поддерживающим препаратом. Он используется вместе с обычными лекарствами от астмы, когда эти лекарства не могут полностью контролировать вашу астму.Это лекарство вводится каждые 4 недели в виде внутривенной инъекции в течение примерно часа. Этот препарат работает за счет уменьшения количества определенных типов белых кровяных телец, называемых эозинофилами, которые играют роль в возникновении симптомов астмы. Может уменьшить тяжелые приступы астмы. Побочные эффекты включают анафилаксию (тяжелая аллергическая реакция), мышечные боли и рак.
Как антихолинергические препараты улучшают контроль над астмой?
Тиотропия бромид (Спирива Респимат) — антихолинергический препарат длительного действия.Антихолинергические препараты расслабляют и расширяют (расширяют) дыхательные пути в легких, облегчая дыхание (бронходилататоры). Тиотропия бромид — это поддерживающее лекарство, используемое один раз в день вместе с другими поддерживающими препаратами, когда для облегчения симптомов необходим более строгий контроль. Это не спасательный ингалятор. Этот препарат можно использовать людям в возрасте от 6 лет и старше, страдающим астмой.
Каковы побочные эффекты антихолингергических препаратов?
Наиболее частыми побочными эффектами являются фарингит, головная боль, бронхит и синусит.Другие реакции включают головокружение, диарею, кашель, аллергический ринит, инфекции мочевыводящих путей и задержку мочи, дрожжевые инфекции во рту или горле и высокое кровяное давление (гипертония).
Будесонид Пероральный: применение, побочные эффекты, взаимодействия, изображения, предупреждения и дозировка
Этот препарат обычно имеет меньше побочных эффектов, чем другие кортикостероиды, потому что будесонид действует в кишечнике и лишь в небольших количествах всасывается в организм. Может возникнуть тошнота, боль в животе или головная боль.Если какой-либо из этих эффектов сохраняется или ухудшается, немедленно сообщите об этом своему врачу или фармацевту.
Помните, что ваш врач прописал это лекарство, потому что он или она посчитали, что польза для вас больше, чем риск побочных эффектов. Многие люди, принимающие это лекарство, не имеют серьезных побочных эффектов.
Поскольку этот препарат ослабляет иммунную систему, он может снизить вашу способность бороться с инфекциями. Это может повысить вероятность серьезной (редко смертельной) инфекции или усугубить любую инфекцию.Немедленно сообщите своему врачу, если у вас есть какие-либо признаки инфекции (например, не проходящая боль в горле, лихорадка, озноб, кашель). Это лекарство может иногда вызывать молочницу полости рта или новую дрожжевую инфекцию. Обратитесь к врачу, если вы заметили белые пятна во рту, изменение выделений из влагалища или другие новые симптомы.
Немедленно сообщите своему врачу, если у вас есть какие-либо серьезные побочные эффекты, в том числе: легкие синяки / кровотечения, опухшее лицо, необычная прибавка в весе, изменения менструального цикла, психические изменения / изменения настроения (например, депрессия, перепады настроения, возбуждение), мышечная слабость. / боль, боль в костях, истончение кожи, медленное заживление ран, повышенная жажда / мочеиспускание, проблемы со зрением, симптомы желудочного / кишечного кровотечения (например, боль в животе / животе, черный / дегтеобразный стул, рвота, похожая на кофейную гущу).
Очень серьезные аллергические реакции на этот препарат возникают редко. Однако немедленно обратитесь за медицинской помощью, если вы заметили какие-либо симптомы серьезной аллергической реакции, включая: сыпь, зуд / отек (особенно лица / языка / горла), сильное головокружение, затрудненное дыхание.
Это не полный список возможных побочных эффектов. Если вы заметили другие эффекты, не указанные выше, обратитесь к врачу или фармацевту.
В США —
Обратитесь к врачу за медицинской консультацией по поводу побочных эффектов.Вы можете сообщить о побочных эффектах в FDA по телефону 1-800-FDA-1088 или на сайте www.fda.gov/medwatch.
В Канаде — Обратитесь к врачу за медицинской консультацией по поводу побочных эффектов. Вы можете сообщить о побочных эффектах в Министерство здравоохранения Канады по телефону 1-866-234-2345.
Лечение астмы и лекарства — GAAPP
Лечение астмы и лекарства
Если у вас астма, ваши дыхательные пути всегда воспаляются. Выстилка дыхательных путей — дыхательные трубки, ведущие в легкие, — опухает, воспаляется и забивается слизью и жидкостью.Мышцы вокруг дыхательных путей могут напрягаться, когда что-то вызывает ваши симптомы. Вдыхаемые аллергены или раздражители, такие как пассивное курение и загрязнение воздуха, действуют как наждачная бумага на необработанные поверхности. Вы начинаете кашлять и хрипеть, пытаясь дышать. Это называется бронхоспазмом. Специальное лечение астмы неизбежно.
Хотя мы не можем вылечить астму, мы можем ее контролировать. Каждый случай астмы индивидуален, поэтому вы и ваш врач должны составить план лечения астмы специально для вас.Это ваша астма; вы должны сказать своему врачу, чего вы хотите достичь. В этом плане будет информация о ваших триггерах астмы и инструкции по приему лекарств.
Что нужно знать о лекарствах от астмы?
Ингаляционные лекарства поступают прямо в дыхательные пути с использованием одного из трех типов устройств доставки:
- дозирующий ингалятор (MDI): используйте баллончик с аэрозолем под давлением, вставленный в пластиковый мундштук для подачи мелкодисперсного аэрозоля для вдыхания.
- ингалятор сухого порошка (DPI): доставлять лекарство в виде сухого порошка с помощью специального ингалятора; для большинства DPI требуется сильное вдыхание Небулайзер
- : превращает жидкое лекарство в туман, который можно медленно вдыхать; младенцы и дети ясельного возраста всегда должны использовать маску со своим небулайзером
Лекарства для перорального приема , проглатываемые в виде пилюль, таблеток или жидкостей, попадают в дыхательные пути, циркулируя через кровоток.
Выбор правильных лекарств зависит от многих факторов — вашего возраста, симптомов, триггеров астмы и того, что лучше всего подходит для контроля астмы.
Лекарства от астмы
Существует четыре основных типа лекарств от астмы:
- Бронходилататоры расслабляют и открывают дыхательные пути для облегчения хрипов, кашля, удушья и затрудненного дыхания
- Противовоспалительные средства уменьшают и предотвращают воспаление легких — воспаление присутствует всегда. Тихая часть астмы, которую вы не видите и не слышите
- Комбинированные бронхолитические и противовоспалительные препараты в одном приборе
- Модификаторы лейкотриенов блокируют действие лейкотриенов, медиаторов, участвующих в ответах иммунной системы
- Моноклональные антитела против IgE (Омализумаб) блокируют антитела IgE, вызывающие симптомы аллергии.
Бронходилататоры
- Бронходилататоры быстрого действия (короткого действия) (бета2-агонисты) расслабляют и открывают дыхательные пути и облегчают дыхание в течение нескольких минут. Вы также можете использовать бронходилататоры короткого действия, чтобы предотвратить бронхоспазм, вызванный физической нагрузкой. Для облегчения дыхания при первых признаках симптомов следует использовать быстродействующие бронходилататоры — чем раньше вы примете лекарство, тем меньше вам понадобится.
Доступен широкий спектр бронходилататоров, таких как дозированные ингаляторы (MDI) и ингаляторы сухого порошка (DPI).
- Антихолинергические средства (также называемые антагонистами мускарана) облегчают кашель, выделение мокроты, хрипы и стеснение в груди, связанные с хроническими заболеваниями легких.
Если вам нужно использовать быстродействующие бронходилататоры все чаще и чаще в течение недели, это признак продолжающегося воспаления; необходимы противовоспалительные препараты.
- Бронходилататоры длительного действия (12 часов) расслабляют и открывают дыхательные пути на срок до 12 часов. Эти лекарства рекомендуются только в качестве дополнительной терапии для тех, кто уже принимает противовоспалительные препараты для лечения астмы.Не используйте чаще одного раза в 12 часов.
- Теофиллин выпускается в форме таблеток, капсул, раствора и сиропа. Это лекарство помогает открыть дыхательные пути, расслабляя гладкие мышцы.
Противовоспалительные средства
Противовоспалительные средства лечат воспаление. Противовоспалительные препараты также защищают от повреждающего воздействия воспаления дыхательных путей. После приема противовоспалительного препарата вы не увидите и не почувствуете никаких немедленных изменений. Это связано с тем, что требуется время, чтобы отек дыхательных путей спал, а слизь и лишняя жидкость вышли из дыхательных путей.Эти лекарства обычно необходимо принимать каждый день, чтобы предотвратить возникновение симптомов и приступов.
- Ингаляционные кортикостероиды — наиболее эффективная долгосрочная терапия астмы. Они уменьшают и предотвращают образование жидкости и излишка слизи, а также отека в дыхательных путях. При вдыхании лекарство попадает непосредственно в воспаленные дыхательные пути. Кортикостероиды по-прежнему являются золотым стандартом в терапии астмы. Возможно, вам придется принимать эти лекарства в течение нескольких дней или недель, прежде чем они принесут максимальную пользу.В отличие от оральных кортикостероидов, эти кортикостероидные препараты имеют относительно низкий риск побочных эффектов и, как правило, безопасны для длительного использования. Эти препараты для длительного контроля астмы, обычно принимаемые ежедневно, являются краеугольным камнем лечения астмы.
Пациенты часто прекращают прием ингаляционных кортикостероидов или других лекарств, когда у них отсутствуют симптомы и они чувствуют себя хорошо. Чтобы предотвратить появление симптомов и приступов, ваш ингалятор с кортикостероидами необходимо принимать регулярно каждый день.
- Пероральные кортикостероиды будут использоваться для лечения обострений астмы или тяжелой астмы. Обычно их назначают только на короткие периоды времени (5-14 дней), чтобы предотвратить нежелательные побочные эффекты.
- Нестероидные противовоспалительные препараты , такие как хромоны, стабилизаторы тучных клеток, помогают уменьшить воспаление и уменьшить реакции аллергических клеток.
- Модификаторы лейкотриенов . Эти пероральные противовоспалительные препараты помогают облегчить симптомы астмы на срок до 24 часов.Он предотвращает отек дыхательных путей при контакте с возбудителем астмы.
Комбинированные ингаляторы: Эти лекарства содержат бета-агонист длительного действия вместе с кортикостероидами и обычно назначаются в качестве ежедневных лекарств. Лекарства длительного действия (кортикостероиды) уменьшают воспаление дыхательных путей, которое приводит к появлению симптомов. Ингаляторы быстрого действия (бронходилататоры) быстро открывают опухшие дыхательные пути, ограничивающие дыхание. Если вам нужны оба этих лекарства, это удобный способ принимать их вместе.
Если у вас обострение астмы, ингалятор быстрого действия может сразу облегчить симптомы. Но если ваша основная ежедневная терапия работает должным образом, вам не нужно слишком часто использовать быстродействующий ингалятор. Записывайте, сколько затяжек вы делаете каждую неделю. Если вам нужно использовать быстродействующий ингалятор чаще, чем рекомендует врач, обратитесь к врачу. Вероятно, вам нужно изменить прием противовоспалительных препаратов.
Лекарства от аллергии
может помочь, если ваша астма спровоцирована или усугублена аллергией.
- Иммунотерапия / Уколы от аллергии . Иммунотерапия постепенно снижает реакцию иммунной системы на определенные аллергены.
- Анти-IgE: Омализумаб (Xolair) . Это лекарство, вводимое в виде инъекций каждые две-четыре недели, специально предназначено для людей, страдающих аллергией и тяжелой астмой. Он предотвращает реакцию на аллергические триггеры. Это достигается путем блокирования антител, вызывающих аллергию.
Прочие
Бронхиальная термопластика
Это очень специфическое лечение может использоваться при тяжелой астме, которая не улучшается при приеме кортикостероидов или других долгосрочных лекарств от астмы.Бронхиальная термопластика нагревает внутренние части дыхательных путей в легких с помощью электрода, сокращая гладкую мускулатуру внутри дыхательных путей. Это ограничивает способность дыхательных путей сжиматься, облегчая дыхание и, возможно, уменьшая приступы астмы.
Лечение по степени серьезности для лучшего контроля: поэтапный подход
Ваше лечение должно быть гибким и основываться на изменениях ваших симптомов, которые следует тщательно оценивать каждый раз, когда вы обращаетесь к врачу. Затем ваш врач может соответствующим образом скорректировать ваше лечение.
Если ваша астма хорошо контролируется, ваш врач может прописать меньше лекарств. Если астма плохо контролируется или ухудшается, врач может увеличить дозу лекарств и порекомендовать более частые посещения.
Уровни контроля астмы
| Хорошо контролируемый ЗЕЛЕНАЯ ЗОНА | Плохо контролируемый ЖЕЛТАЯ ЗОНА | Очень плохо контролируется КРАСНАЯ ЗОНА | |
| Симптомы, такие как кашель, хрипы или одышка | Два дня в неделю или меньше | Более двух дней в неделю | Ежедневно и всю ночь |
| Ночные пробуждения | Два раза в месяц или реже | Один-три раза в неделю | Четыре раза в неделю или чаще |
| Влияние на повседневную деятельность | Нет | Некоторые ограничения | Чрезвычайно ограниченный |
| Использование быстродействующего ингалятора для контроля симптомов | Два дня в неделю или меньше | Более двух дней в неделю | Несколько раз в день |
| Показания теста легких | Более 80% вашего личного лучшего прогноза | От 60 до 80% вашего личного лучшего прогноза | Менее 60% вашего личного лучшего прогноза |
План действий при астме или план лечения астмы
Попросите своего врача составить вместе с вами план действий при астме, в котором в письменной форме будет указано, когда следует принимать определенные лекарства, а когда следует увеличивать или уменьшать дозу лекарств в зависимости от ваших симптомов.Также включите список ваших триггеров и шаги, которые необходимо предпринять, чтобы их избежать.
См. Также всю информацию о чрезмерной зависимости от ингаляторов Blue Reliever.
лекарств могут вызвать астму | AAFA.org
Лекарства могут вызвать астму
Иногда лекарство или добавка могут вызвать симптомы астмы. Обязательно сообщите своему врачу обо всех лекарствах, травах, добавках и витаминах, которые вы принимаете.
Убедитесь, что все медицинские работники, с которыми вы встречаетесь, знают, что у вас астма.Поговорите со своим врачом, прежде чем начинать любое из следующих действий:
- Аспирин
- Нестероидные противовоспалительные препараты, такие как ибупрофен (Motrin® или Advil®) и напроксен (Aleve® или Naprosyn®)
- Бета-адреноблокаторы, которые обычно используются при сердечных заболеваниях, повышенном артериальном давлении и мигрени
Например: (торговая марка, родовое наименование):
- Corgard®, надолол
- Inderal®, пропанолола гидрохлорид
- Normodyne, лабеталол
- Visken®, пиндолол
- Trandate®, лабеталола гидрохлорид
Ингибиторы АПФ, которые используются при сердечных заболеваниях и повышенном артериальном давлении, могут вызывать кашель, который можно принять за симптом астмы.
Например: (торговая марка, родовое наименование):
- Accupril®, quinapril
- Aceon®, периндоприл
- Altace®, рамиприл
- Capoten®, каптоприл
- Lotensin®, беназеприл
- Mavik®, трандолаприл
- Моноприл®, фозинаприл
- Prinivil®, лизиноприл
- Univasc®, моэксиприл
- Vasotec®, эналаприл
- Zestril®, лизиноприл
Никогда не прекращайте прием лекарства, пока не поговорите со своим врачом.Если вы в настоящее время принимаете какое-либо из этих лекарств, позвоните своему врачу, чтобы обсудить лекарство и вашу астму.
Знание того, как лечить астму, важно для улучшения здоровья и качества жизни. Мы предлагаем онлайн-курс под названием ASTHMA Care for Adults. Эта комплексная программа охватывает полный спектр тем, которые должен знать каждый, страдающий астмой. Этот онлайн-курс для самостоятельного изучения представлен в различных форматах, таких как видео, анимация, раздаточные материалы и многое другое.
Медицинский обзор, август 2018 г.
Астма и ХОБЛ: развенчание мифов о COVID-19 с доктором Хуанитой Мора
Миф № 1:
Прекратите принимать оральные, ингаляционные и / или интраназальные кортикостероиды из-за повышенного риска COVID-19, поскольку они подавляют иммунитет пациентов.
ФАКТ:
Контроль — это самое главное при астме и аллергическом рините. Если вы используете ингаляционные кортикостероиды или интраназальные стероиды, вероятно, нет риска развития ослабленной иммунной системы.Если вы принимаете оральные кортикостероиды, наблюдается небольшое усиление подавленной иммунной системы. Если у вас обострение астмы, ваш лечащий врач может помочь вам решить, какие лекарства вам подходят. Не прекращайте и не избегайте приема лекарств, не посоветовавшись с врачом.
Миф № 2:
Дети, страдающие астмой, не подвержены риску, потому что COVID-19 поражает только пожилых людей.
ФАКТ:
Мы должны помнить, что COVID-19 — это респираторное заболевание.Дети (и взрослые) с устойчивой астмой от умеренной до тяжелой степени или с любым хроническим заболеванием легких могут подвергаться более высокому риску осложнений от COVID-19. Однако люди, страдающие астмой или другими заболеваниями легких, не подвержены повышенному риску заражения вирусом.
Миф № 3:
Если у вас астма, вы должны носить одноразовую маску в общественных местах, чтобы ограничить воздействие COVID-19.
ФАКТ:
Текущее руководство CDC гласит, что имеющиеся в продаже маски, такие как N-95 и хирургические маски, должны быть зарезервированы для людей, которые уже болеют, и медицинских работников, которые взаимодействуют с этими пациентами.
Но до одного из четырех человек, инфицированных COVID-19, могут не иметь симптомов или иметь очень легкие симптомы и могут неосознанно распространять вирус. Использование тканевого покрытия лица — будь то тканевая маска ручной работы, бандана или шарф — может помочь замедлить распространение COVID-19. Эти типы масок предназначены не для защиты владельца, а для защиты от непреднамеренной передачи — в случае, если вы являетесь бессимптомным носителем коронавируса. Если у вас есть респираторные симптомы (например,g., лихорадка, чихание, кашель, одышка), вам следует оставаться дома, если ваш лечащий врач не направит вас на прием к врачу, а затем вам следует надеть маску, чтобы предотвратить распространение ваших капель на других.
Миф № 4:
Курение и / или вейпинг не увеличивают риск заболевания COVID-19.
ФАКТ:
Курение и вейпинг связаны с воспалением легких и снижением иммунной функции. Оба потенциально повышают риск более серьезной реакции при контакте с COVID-19.
Миф № 5
Альбутерол или ингаляторы быстрого действия могут вызвать подавление иммунной системы и сделать пациентов с астмой более восприимчивыми к COVID-19.
ФАКТ:
Эти препараты являются бронходилататорами, а не кортикостероидами. Они расслабляют мышцы дыхательных путей при появлении симптомов. Вы можете и должны продолжать использовать спасательный ингалятор по мере необходимости при симптомах астмы. Самое главное — хорошо контролировать астму, чтобы в случае заражения ваши легкие могли лучше справиться с вирусом.
Миф № 6:
Противовоспалительные препараты (кроме ингаляционных кортикостероидов и контролирующих препаратов) ухудшают симптомы COVID-19.
ФАКТ:
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) опубликовало заявление относительно использования нестероидных противовоспалительных препаратов (НПВП) для пациентов с COVID-19. По данным агентства, недостаточно научных данных, чтобы связать использование НПВП с ухудшением симптомов COVID-19. Следовательно, НПВП можно использовать даже пациентам с COVID-19 для лечения таких симптомов, как лихорадка и мышечные боли, если альтернативы не кажутся доступными.По этой причине, если вы обеспокоены, обсудите варианты со своим врачом.
Миф № 7:
Использование назальных спреев может привести к распространению вируса COVID-19 в нос.
ФАКТ:
Спреи для носа часто используются для лечения симптомов, связанных с простудными заболеваниями / вирусами, включая заложенность носа и насморк. Во многих частях страны начался весенний сезон аллергии — эти лекарства могут помочь контролировать симптомы и, следовательно, предотвратить обострения астмы.Продолжайте принимать прописанные вам лекарства и обратитесь к своему врачу, чтобы обсудить их, прежде чем прекращать или избегать приема.
Миф № 8:
Упражнения повышают риск COVID-19 у пациентов с астмой и ХОБЛ.
ФАКТ:
Здоровые привычки, которые помогают снизить риск заражения COVID-19, включают упражнения, хорошее питание, достаточный сон, отказ от курения (в том числе электронных сигарет или вейпинга) и ежегодную прививку от гриппа.
Миф № 9:
Загрязнение воздуха может повысить восприимчивость к инфекции COVID-19.
ФАКТ:
Новые исследования показывают, что люди, подвергающиеся загрязнению воздуха, могут быть более уязвимы к серьезным симптомам COVID-19. Исследование, проведенное в Гарварде, показало, что даже небольшое длительное воздействие загрязнения частицами может увеличить риск смерти от COVID-19 на 8%. Это особенно тяжело сказывается на цветных сообществах, которые с большей вероятностью живут в графствах с более высоким уровнем загрязнения воздуха, включая загрязнение частицами.
Миф № 10:
Тяжелая болезнь и смерть от COVID-19 в равной степени затрагивают все слои населения.
ФАКТ:
Многочисленные штаты и города сообщили о более высоких показателях серьезных осложнений и смертей от COVID-19 среди афроамериканцев и латиноамериканцев. Эти тревожные заголовки отражают сохраняющееся неравенство в распределении ресурсов, доступе к здравоохранению и другие факторы стресса для здоровья, с которыми сталкиваются цветные сообщества. Это также подчеркивает лежащее в основе расовое неравенство бремени болезней легких среди афроамериканцев, которые чаще страдают астмой и раком легких.У людей с этими хроническими заболеваниями — хотя вероятность заражения COVID-19 не выше, — могут появиться более серьезные симптомы, если они действительно заболеют.
Миф № 11:
Дети / взрослые с астмой или хроническим заболеванием легких не должны возвращаться в класс или на работу до тех пор, пока вакцина не будет выпущена.
ФАКТ:
Если ваша астма или хроническое заболевание легких находится под хорошим контролем и приняты меры безопасности для социального дистанцирования, масок и частых мытья рук, а также проверки температуры — родители могут рассмотреть возможность отправки своих детей обратно в школу, а взрослых — вернуться на работу.Я рекомендую вам следовать указаниям местных экспертов в области здравоохранения, а также проконсультироваться с врачом и разработать план решения проблем и рекомендаций для вашей семьи.
Хуанита Мора, доктор медицины, аллерголог / иммунолог из Чикаго, сильно интересуется лечением астмы и устранением препятствий на пути к лечению астмы в общинах с недостаточным уровнем медицинского обслуживания. Работа доктора Моры с Американской ассоциацией легких связана с ведением пациентов и отношениями с ними, а также с обучением по астме среди населения и медицинских работников посредством семинаров Американской ассоциации легких и ярмарок здоровья. Подробнее .
Альбутерол: 7 вещей, которые вы должны знать
Медицинский осмотр проведена Кармен Фукс, BPharm. Последнее обновление: 11 марта 2021 г.
1. Как это работает
- Альбутерол является бронходилататором — это означает, что он расслабляет мышцы дыхательных путей, расширяя их и позволяя большему количеству воздуха поступать в легкие.
- Альбутерол действует преимущественно на рецепторы бета2, которые являются преобладающими рецепторами в гладких мышцах бронхов (дыхательных трубках).Активация этих рецепторов приводит к расслаблению гладкой мускулатуры от трахеи до конца бронхиального дерева. Альбутерол стимулирует выработку важного клеточного мессенджера, называемого циклическим АМФ, который расслабляет гладкие мышцы и предотвращает высвобождение гистамина и других медиаторов из тучных клеток в дыхательных путях.
- Альбутерол относится к классу медикаментов, известных как бронходилататоры. Его также называют бета-агонистом короткого действия (SABA).
2. Плюсы
- Используется для лечения или профилактики бронхоспазма у взрослых и детей старше 6 лет, страдающих астмой (обратимая обструктивная болезнь дыхательных путей).Это позволяет пациентам легче дышать (снимает бронхоспазм).
- Также полезен при лечении бронхоспазма, вызванного физической нагрузкой.
- Может использоваться для облегчения симптомов хронической обструктивной болезни легких (ХОБЛ). Может применяться в сочетании с ипратропия бромидом.
- Регулярное использование альбутерола у людей с ХОБЛ (в отличие от людей с астмой), по-видимому, не является вредным.
- Выпускается в виде ингалятора, раствора для небулайзера, раствора для перорального применения, а также в виде обычных таблеток и таблеток с пролонгированным высвобождением.
- Доступны стандартные ингаляторы, небулайзерные растворы и таблетки с альбутеролом.
3. Минусы
Если вам от 18 до 60 лет, вы не принимаете никаких лекарств или не страдаете другими заболеваниями, вы, скорее всего, испытаете следующие побочные эффекты:
- Тремор, головная боль и нервозность.
- Иногда может влиять на частоту сердечных сокращений и артериальное давление, возможно, вызывая боль в груди и учащенное сердцебиение. Это связано с тем, что рецепторы бета2 также присутствуют в сердце в концентрациях примерно 10-50%.При возникновении этих побочных эффектов обратитесь за медицинской помощью. Также сообщалось об изменениях ЭКГ.
- Альбутерол может не подходить для некоторых людей с сердечно-сосудистыми заболеваниями, аритмией, высоким кровяным давлением, судорогами или сверхактивной щитовидной железой.
- Может усугубить диабет и вызвать низкий уровень калия.
- Очень редко может вызвать парадоксальный бронхоспазм (вместо открытия дыхательных путей он их закрывает). Немедленно прекратите и обратитесь в службу экстренной помощи.
- Может взаимодействовать с другими лекарствами, включая антидепрессанты, бета-адреноблокаторы, диуретики и дигоксин. Небулайзеры
- следует тщательно очищать в соответствии с инструкциями производителя, чтобы избежать микробного заражения.
Примечание: Как правило, пожилые люди или дети, люди с определенными заболеваниями (например, проблемы с печенью или почками, болезни сердца, диабет, судороги) или люди, принимающие другие лекарства, более подвержены риску развития более широкого спектра побочных эффектов. эффекты. Посмотреть полный список побочных эффектов
4. Итог
Альбутерол помогает людям с астмой и некоторыми другими нарушениями дыхания легче дышать.Хотя он эффективен для облегчения симптомов астмы, он не предотвращает ее ухудшение.
5. Подсказки
- Если вы используете ингалятор с альбутеролом, попросите фармацевта или врача убедиться, что вы используете его правильно. Вам нужно будет заправить ингалятор перед первым использованием или, если вы не использовали его в течение длительного времени, путем пробного распыления (три для ProAir HFA: четыре раза для Ventolin HFA или Proventil HFA) в воздух. Всегда проверяйте спрей Ventolin HFA, если вы его уронили.Следуйте инструкциям, прилагаемым к ингалятору.
- Чтобы использовать ингалятор, медленно выдохните и поместите мундштук ингалятора в рот, сомкнув вокруг него губы. Нажимая на ингалятор, медленно и глубоко вдыхайте через рот. Задержите дыхание как можно дольше, снимите мундштук и медленно выдохните. Подождите 1 минуту между приемами, если вам прописали сразу две дозы.
- Большинство ингаляционных устройств требуют регулярной очистки, иначе они засорятся.Следуйте инструкциям по очистке устройства и мундштука. Выбросьте канистру после указанного количества использованных действий.
- Храните устройство при комнатной температуре вдали от источников тепла, холода, открытого огня и влаги. Не протыкайте и не сжигайте пустую канистру.
- Перед использованием ингалятора хорошо встряхните его. Избегайте попадания в глаза. Если это произошло случайно, промыть глаза водой. Таблетки с расширенным высвобождением
- Альбутерол следует глотать целиком, а не разжевывать или измельчать.
- Альбутерол снимает одышку, но не уменьшает воспаление. Необходимость использовать альбутерол чаще, чем обычно, может быть признаком того, что ваша астма дестабилизирует, и вам следует немедленно обратиться за медицинской помощью для повторной оценки вашего режима лечения и возможной потребности в противовоспалительном лечении (например, кортикостероидах) для лечения дыхательные пути. Обострение астмы может наступить довольно быстро, в течение нескольких часов, а может занять несколько дней или недель.
- Одного альбутерола обычно недостаточно для достижения хорошего контроля астмы у большинства взрослых и детей, страдающих астмой.Часто также необходимы кортикостероиды (такие как будесонид [Пульмикорт] или флутиказон [Фловент]).
- Всегда держите под рукой альбутерол и пополняйте рецепт до того, как у вас полностью закончатся рецепты. Продолжайте принимать все другие лекарства в соответствии с предписаниями врача.
- Обратитесь за неотложной помощью, если у вас есть признаки аллергической реакции (затрудненное дыхание, отек лица, крапивница), боль в груди или учащенное сердцебиение, боль или жжение при мочеиспускании, признаки высокого уровня сахара в крови (повышенная жажда, учащенное мочеиспускание, голод, сухость во рту) или признаки низкого уровня калия (например, судороги в ногах, нерегулярное сердцебиение).
6. Реакция и эффективность
- Действие альбутерола обычно длятся от четырех до шести часов, иногда от восьми часов или дольше. Если ваш врач не сказал вам об этом, не поддавайтесь искушению увеличить дозу альбутерола или принимать его чаще, если эффекты, кажется, проходят раньше. Вместо этого немедленно обратитесь за медицинской помощью, так как это может быть признаком ухудшения контроля над астмой, который может быть замаскирован чрезмерным употреблением альбутерола.
- Альбутерол также может быть смертельным при приеме слишком большого количества.Если вы считаете, что кто-то принял слишком много альбутерола, обратитесь за неотложной медицинской помощью или позвоните в справочную службу Poison по телефону 1-800-222-1222.
7. Взаимодействия
Лекарства, которые взаимодействуют с альбутеролом, могут либо уменьшить его действие, повлиять на то, как долго он действует, усилить побочные эффекты, либо иметь меньший эффект при приеме с альбутеролом. Взаимодействие между двумя лекарствами не всегда означает, что вы должны прекратить прием одного из лекарств; однако иногда это так.Поговорите со своим врачом о том, как следует контролировать лекарственные взаимодействия.
Общие лекарства, которые могут взаимодействовать с альбутеролом, включают:
- антибиотики, такие как азитромицин
- антидепрессанты, такие как амитриптилин, имипрамин или нортриптилин
- астемизол
- атомоксетин
- бета-адреноблокаторы, такие как атенолол или карведилол
- дигоксин
- диуретики, такие как фуросемид или HCTZ
- адреналин
- линезолид
- лекарств, увеличивающих интервал QT, например галоперидол
- ингибиторы моноаминоксидазы, такие как селегилин, изокарбоксазид или фенелзин
- ондансетрон
- Прочие ингаляционные бронходилататоры.
Обратите внимание, что этот список не является исчерпывающим и включает только распространенные лекарства, которые могут взаимодействовать с альбутеролом. Вы должны обратиться к информации о назначении альбутерола для получения полного списка взаимодействий.
Список литературы
Дополнительная информация
Помните, храните это и все другие лекарства в недоступном для детей месте, никогда не передавайте свои лекарства другим и используйте альбутерол только по назначению.
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Авторские права 1996-2021 Drugs.com. Дата редакции: 11 марта 2021 г.
Заявление об отказе от ответственности за медицинское обслуживание
.




 Комбинированные препараты (Беродуал) лучше использовать с мундштуком, Атровент на базе ипратропиум бромида назначают при астме, кашле, спазмах.
Комбинированные препараты (Беродуал) лучше использовать с мундштуком, Атровент на базе ипратропиум бромида назначают при астме, кашле, спазмах. Антисептический эффект оказывают фурацилин, гентамицин.
Антисептический эффект оказывают фурацилин, гентамицин.