Расслаивающая аневризма аорты | Интернет-издание «Новости медицины и фармации»
1. Что такое расслаивающая аневризма аорты?
Расслаивающая аневризма развивается при надрыве интимы. Кровь под давлением поступает через этот разрыв и расслаивает срединную оболочку аорты. Гематома может развиваться по ходу аорты и закупоривать одну из ее ветвей, начиная от ветвей дуги аорты и заканчивая кишечными артериями. Ретроградная диссекция может поражать коронарные артерии. Чаще вовлекается правая коронарная артерия. Ретроградное расслоение может привести к нарушению прочности одной или нескольких створок аортального клапана и к недостаточности последнего.
Ложный канал располагается в наружной половине средней оболочки аорты. Наружная его стенка составляет всего четверть первоначальной толщины стенки аорты. Это является причиной частых разрывов аорты у больных с расслаивающей аневризмой. Разрыв аневризмы дуги аорты происходит чаще всего в полость средостения, разрыв нисходящей аорты — в левую плевральную полость, брюшной аорты — в забрюшинную клетчатку.
2. Где располагается разрыв интимы?
Примерно у 70 % больных разрыв, являющийся началом расслаивающей аневризмы, обнаруживается в восходящей части аорты. В 10 % случаев его находят в дуге, в 20 % — в нисходящей части грудной аорты. В редких случаях наблюдается надрыв интимы брюшной аорты.
3. С какой частотой возникает расслаивающая аневризма аорты и как часто она является причиной смерти?
В США ежегодно диагностируется 2000 случаев расслаивающей аневризмы аорты. Распространенность этого заболевания составляет 5–20 случаев на 1 млн населения в год. При вскрытии трупов внезапно умерших от нетравматических причин расслаивающая аневризма аорты выявляется в 1,5 % случаев. При отсутствии лечения смертность в течение 3 мес.
4. Какие факторы предрасполагают к возникновению расслаивающей аневризмы аорты?
Самым важным этиологическим фактором является гипертензия,она имеется у 70–90 % больных, у которых развивается расслаивающая аневризма аорты. Врожденные заболевания,приводящие к этому состоянию, включают синдром Марфана, синдром Элерса — Данлоса, врожденный двустворчатый аортальный клапан, коарктацию аорты, синдром Тернера, гигантоклеточный аортит и рецидивирующий полихондрит. Также имеется взаимосвязь сбеременностью.Половина всех случаев расслоения стенки аорты у женщин моложе 40 лет возникает во время беременности, чаще всего в III триместре. Подобно острому инфаркту миокарда, внезапной сердечной смерти и остановке сердца расслаивающая аневризма подвержена циркадным и сезонным ритмам.Она чаще развивается в утренние часы и в зимние месяцы года. Эти изменения коррелируют с физиологическими колебаниями уровня артериального давления.
Кроме того, описаны случаи расслаивающей аневризмы аорты послетерапевтических или хирургических процедур,включая те из них, когда в аорту вводят устройства для контрапульсации или канюлизируют аорту или ее основные ветви. Существует мнение, что ятрогенная расслаивающая аневризма аорты является редким осложнением. Например, при ретроспективном анализе было установлено, что после операции на сердце аневризма развивается в 0,12–0,16 % случаев. В отличие от спонтанного ятрогенное расслоение наблюдается у людей старших возрастных групп (71,4 ± 4,8 года против 62,4 ± 13,8 года, р < 0,001) и чаще сопровождается атеросклерозом. Травма редко приводит к расслаивающей аневризме. Патофизиологически расслаивающая аневризма аорты сопровождается кистозными некрозами медии. Это заболевание чаще диагностируется у мужчин, чем у женщин (соотношение 3 : 1).
Существует мнение, что ятрогенная расслаивающая аневризма аорты является редким осложнением. Например, при ретроспективном анализе было установлено, что после операции на сердце аневризма развивается в 0,12–0,16 % случаев. В отличие от спонтанного ятрогенное расслоение наблюдается у людей старших возрастных групп (71,4 ± 4,8 года против 62,4 ± 13,8 года, р < 0,001) и чаще сопровождается атеросклерозом. Травма редко приводит к расслаивающей аневризме. Патофизиологически расслаивающая аневризма аорты сопровождается кистозными некрозами медии. Это заболевание чаще диагностируется у мужчин, чем у женщин (соотношение 3 : 1).
5. Как классифицируют расслаивающую аневризму аорты?
Первая классификация расслаивающей аневризмы аорты принадлежит де Бейки, который описал три типа расслоения:
1) тип I — расслоение начинается от корня аорты и распространяется за пределы восходящей аорты;
2) тип II — расслоение ограничено восходящей аортой;
3) тип III — расслоение начинается дистально по отношению к месту отхождения левой подключичной артерии:
— тип IIIA — расслоение ограничено грудной аортой;
— тип IIIВ — расслоение распространяется ниже диафрагмы.
В редких случаях III тип расслоения распространяется проксимально по направлению к дуге аорты и восходящей ее части.
Более простая и современная Стэндфордская классификация включает два варианта: расслаивающая аневризма типа А — поражение восходящей части аорты и расслаивающая аневризма типа В, распространяющаяся дистальнее места ответвления левой подключичной артерии (рис. 1).
6. Какие патофизиологические механизмы участвуют в формировании расслаивающей аневризмы аорты?
По современным представлениям, существуют два варианта механизмов образования расслаивающей аневризмы: разрыв или растяжение интимы аорты и развитие интрамуральной гематомы. Разрыв интимы аорты возникает обычно в связи с гипертензией и/или дилатацией сосуда. Пульсирующая энергия крови разделяет слои аорты. Местом образования разрыва интимы чаще всего является восходящая часть аорты, непосредственно выше ее синусов: в 60 % случаев разрыв находят на выпуклой поверхности восходящей аорты, в 30 % он расположен дистально по отношению к левой подключичной артерии, в 10 % — в пределах дуги аорты.

Примечания: система де Бейки включает три типа расслаивающей аневризмы. При типах I и II разрыв интимы расположен проксимальнее места отхождения левой подключичной артерии. Тип I, по де Бейки, поражает исходящую часть аорты, дугу и на разном протяжении нисходящую грудную и брюшную аорту. При типе II расслоение ограничено восходящей частью аорты. Тип III подразделяется на два подтипа: IIIА и IIIВ. При типе IIIВ расслоение распространяется только на нисходящую часть грудной аорты, тогда как при типе IIIВ оно может доходить до подвздошных артерий. Этот тип расслоения может распространиться проксимально и поражать дугу аорты или нисходящую ее часть. По Стэндфордской классификации выделяют только два типа. Тип А включает все случаи расслаивающей аневризмы, при которых разрыв интимы расположен в восходящей аорте с поражением дуги или нисходящей аорты или без них. Тип В включает случаи, когда надрыв располагается в нисходящей аорте, при этом расслоение распространяется проксимально и дистально.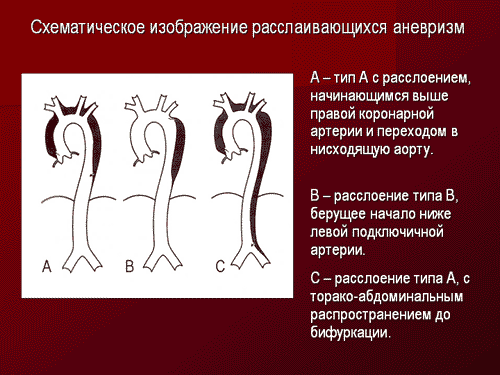
Недавно был описан второй механизм инициирования расслаивающей аневризмы аорты. Менее чем у 10 % больных с расслаивающей аневризмой происходят спонтанные разрывы vasa vasorum, что ведет к образованию интрамуральной гематомы аорты, распространяющейся в пределах среднего слоя стенки и приводящей в конце концов к прорыву интимы. Этот процесс был зафиксирован при помощи динамической эхокардиографии.
7. Какоклинические признаки расслаивающей аневризмы аорты?вы
Самым характерным проявлением расслаивающей аневризмы аорты является внезапное начало заболевания. Некоторые характеристики боли могут помочь отличить расслаивающую аневризму от других заболеваний, прежде всего от инфаркта миокарда. Внезапно возникшая сильнейшая боль обычно свидетельствует о расслаивающей аневризме; она имеет место у 90 % больных. По их описанию, боль разрывающего или растягивающего характера локализуется в передних отделах грудной клетки и распространяется на спину. В большинстве случаев она очень сильная с самого начала и продолжается непрерывно, мигрируя в ряде случаев по ходу расслоения.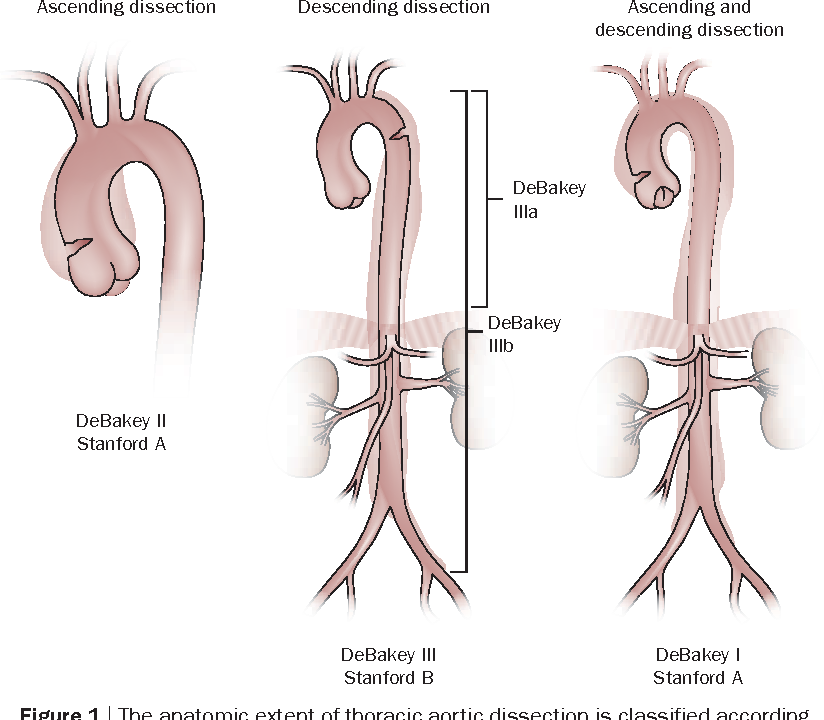
При ятрогенном расслоении клиническая картина может не соответствовать вышеописанной. Резкая боль возможна с меньшей вероятностью, и, скорее всего, она не будет мигрировать. Безболевое расслоение особенно часто бывает ятрогенным по природе и сопровождается ишемией и гипотонией.
8. Какие клинические проявления указывают на расслаивающую аневризму аорты?
При физикальном исследовании больной с расслаивающей аневризмой аорты может выглядеть, как шоковый. Однако более чем у половины пациентов с дистальным расслоением артериальное давление повышено. Гипотония указывает на тампонаду перикарда (разрыв в полость перикарда), разрыв в плевральную или брюшную полости или окклюзию плечевых артерий, приводящую к ложной гипотонии. Отсутствие периферического пульса является важной подсказкой в диагностике расслаивающей аневризмы аорты. Этот симптом наблюдается примерно в половине случаев проксимального расслоения и указывает на вовлечение плечеголовных сосудов. При дистальном расслоении только у 1/6 больных имеет место ослабление периферического пульса.
Этот симптом наблюдается примерно в половине случаев проксимального расслоения и указывает на вовлечение плечеголовных сосудов. При дистальном расслоении только у 1/6 больных имеет место ослабление периферического пульса.
Остро возникшая аортальная недостаточность отмечается у 50 % больных с проксимальным расслоением и может быть связана с простым расширением кольца аорты или истинным разрывом створок аортального клапана. Тампонада сердца и появление плеврального выпота — признаки возможного разрыва расслаивающей аневризмы. Они предвещают неблагоприятный исход и должны тщательно проверяться. Появление плеврального выпота, чаще всего слева, может быть следствием как разрыва в полость плевры, так и пропотевания жидкости из аорты в результате воспалительной реакции на расслоение.
Дополнительными признаками могут быть синдром Горнера, вызванный сдавлением шейного симпатического ганглия, крапчатость фланков живота, что указывает на разрыв аневризмы в ретроперитонеальную клетчатку, и инфаркт миокарда при распространении расслоения на коронарные артерии.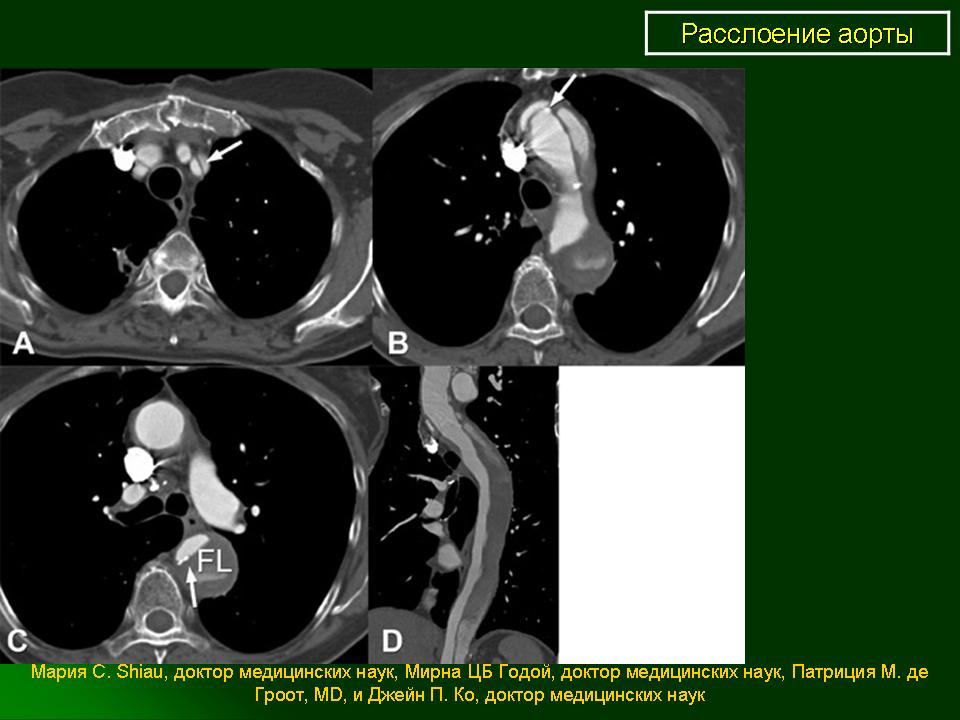 Чаще всего поражается правая коронарная артерия. Инфаркт миокарда возникает у 1–2 % людей с расслаивающей аневризмой аорты. Ишемия или инфаркт кишки возникают менее чем у 1 % больных. При дистальном расслоении можно столкнуться с тяжелой гипертензией (до 160 мм рт.ст.). Она может быть связана с ишемией почек. Гипотензия — грозный симптом, определяемый примерно у 1/5 больных с расслоением восходящей части грудной аорты. Он указывает на внешний разрыв или тампонаду перикарда.
Чаще всего поражается правая коронарная артерия. Инфаркт миокарда возникает у 1–2 % людей с расслаивающей аневризмой аорты. Ишемия или инфаркт кишки возникают менее чем у 1 % больных. При дистальном расслоении можно столкнуться с тяжелой гипертензией (до 160 мм рт.ст.). Она может быть связана с ишемией почек. Гипотензия — грозный симптом, определяемый примерно у 1/5 больных с расслоением восходящей части грудной аорты. Он указывает на внешний разрыв или тампонаду перикарда.
Менее типичными проявлениями расслаивающей аневризмы аорты являются паралич голосовых связок из-за сдавления возвратного гортанного нерва, сдавление легочных артерий расширяющейся аортой и полная поперечная блокада сердца при распространении гематомы в область атриовентрикулярного узла. Имеются сообщения о кровохарканьи из-за разрыва в бронхиальное дерево и кровавой рвоте из-за прорыва в пищевод.
9. Какие лабораторные и клинические данные помогают подтвердить диагноз расслаивающей аневризмы аорты?
Лабораторные данные обычно неинформативны.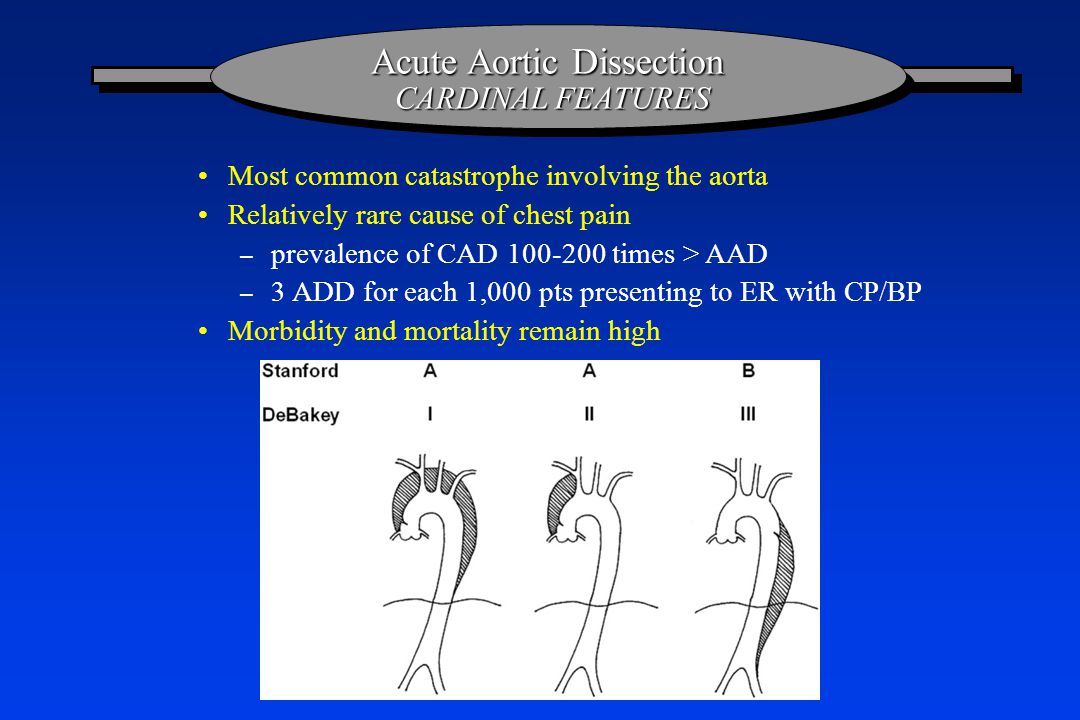 По причине кровопотери в ложный просвет аорты или в разрыв у больного может развиться анемия. Возможен умеренный лейкоцитоз до 10 000–14 000 на 1 мл. По причине гемолиза в ложном просвете может повышаться уровень лактатдегидрогеназы и билирубина. Имеются сообщения о возникавшем диссеминированном внутрисосудистом свертывании. ЭКГ может быть информативна в том плане, что показывает отсутствие ишемических изменений у больного с сильными болями в груди. Это должно натолкнуть на мысль о расслаивающей аневризме аорты. Однако, как уже указывалось выше, при ятрогенном расслоении ишемия может быть выражена ярко. Следовательно, наличие ишемических изменений не исключает диагноза расслаивающей аневризмы аорты.
По причине кровопотери в ложный просвет аорты или в разрыв у больного может развиться анемия. Возможен умеренный лейкоцитоз до 10 000–14 000 на 1 мл. По причине гемолиза в ложном просвете может повышаться уровень лактатдегидрогеназы и билирубина. Имеются сообщения о возникавшем диссеминированном внутрисосудистом свертывании. ЭКГ может быть информативна в том плане, что показывает отсутствие ишемических изменений у больного с сильными болями в груди. Это должно натолкнуть на мысль о расслаивающей аневризме аорты. Однако, как уже указывалось выше, при ятрогенном расслоении ишемия может быть выражена ярко. Следовательно, наличие ишемических изменений не исключает диагноза расслаивающей аневризмы аорты.
Ценные сведения может предоставить рентгенологическое исследование грудной клетки. В 90 % случаев аномалия аорты видна на обзорной рентгенограмме грудной клетки. Самым типичным признаком является простое расширение аорты и тени средостения, а самым специфичным — обнаружение на рентгенограмме отделившихся отложений солей кальция, содержавшихся в интиме, от наружной границы ложного просвета. В норме это расстояние не должно превышать 0,5 см. Расстояние более 1 см с большой долей вероятности указывает на расслаивающую аневризму аорты — так называемый симптом кальция. При ятрогенном расслоении рентгенологические признаки гораздо менее надежны. Визуализация расширенного средостения, измененный контур аорты, наличие лоскута интимы или проходимого ложного просвета встречаются примерно в 2 раза реже, чем при спонтанном расслоении.
В норме это расстояние не должно превышать 0,5 см. Расстояние более 1 см с большой долей вероятности указывает на расслаивающую аневризму аорты — так называемый симптом кальция. При ятрогенном расслоении рентгенологические признаки гораздо менее надежны. Визуализация расширенного средостения, измененный контур аорты, наличие лоскута интимы или проходимого ложного просвета встречаются примерно в 2 раза реже, чем при спонтанном расслоении.
10. Какие визуализирующие методики могут применяться для подтверждения диагноза расслаивающей аневризмы аорты?
Эхокардиография (трансторакальная и чреспищеводная) стала важным методом диагностики расслаивающей аневризмы аорты. Она позволяет быстро оценить состояние больного и может выполняться где угодно. Диагноз расслаивающей аневризмы основывается на обнаружении лоскута интимы, разделяющего истинный и ложный просветы аорты. У 75 % больных аневризмой типа А информативной является трансторакальная эхокардиография; при расслоении типа В этот метод выявляется лишь в 40 % случаев. Эхокардиография позволяет также оценивать клапанную функцию (недостаточность аортального клапана, наличие перикардиального выпота) и состояние желудочков. В большинстве случаев для подтверждения диагноза и определения источника расслоения применяются дополнительные методы исследования.
Эхокардиография позволяет также оценивать клапанную функцию (недостаточность аортального клапана, наличие перикардиального выпота) и состояние желудочков. В большинстве случаев для подтверждения диагноза и определения источника расслоения применяются дополнительные методы исследования.
Чреспищеводная эхокардиография (ЧПЭ) все чаще используется для изучения состояния грудной аорты; в отношении выявления лоскута интимы и расслоения восходящей аорты чувствительность метода — 86 %, а специфичность — 96 %. Однако из всех случаев дистального расслоения чреспищеводная эхокардиография выявляет только 70 %. При помощи ЧПЭ можно быстро обследовать нестабильного больного в условиях отделения неотложной помощи, реанимационного отделения или операционной. Во время операции данный метод позволяет получать дополнительную информацию. В этих условиях можно оценить состоятельность аортального клапана, и если его протезирование представляется необходимым, то можно оценить его успешность. Дополнительно можно определить наличие и распространенность атеросклеротического процесса в аорте. В связи с описанным выше, а также по причине компактности и транспортабельности аппаратуры ЧПЭ становится все более популярным методом обследования больных с подозрением на расслаивающую аневризму аорты.
В связи с описанным выше, а также по причине компактности и транспортабельности аппаратуры ЧПЭ становится все более популярным методом обследования больных с подозрением на расслаивающую аневризму аорты.
Другие визуализирующие методы (традиционная КТ, сверхбыстрая КТ, магнитно-резонансная томография и ангиография) требуют, чтобы больной находился в относительно стабильном состоянии и был способен перенести транспортировку в рентгенологическое отделение. КТ часто применяют для диагностики заболеваний грудной аорты. Этот метод является неинвазивным и особенно полезен для выявления интрамуральной гематомы и перфорирующих атеросклеротических язв грудного отдела аорты. Кроме того, КТ позволяет выявить расслаивающую аневризму аорты в виде двух каналов в просвете силуэта аорты. Диагностическая точность КТ в лучшем случае составляет 85 %. Эта процедура требует применения внутривенных контрастных сред, которые у некоторых больных вызывают ухудшение функции почек. Чаще всего КТ применяется для наблюдения за больными с уже установленным диагнозом расслаивающей аневризмы аорты, которые получают консервативное лечение. Сверхбыстрая КТ — более чувствительный и специфичный метод диагностики расслаивающей аневризмы аорты, чем стандартная КТ.
Сверхбыстрая КТ — более чувствительный и специфичный метод диагностики расслаивающей аневризмы аорты, чем стандартная КТ.
МРТ обладает высокой точностью и специфичностью в отношении диагностики возможного расслоения аорты. Этот метод дает отличное изображение при обоих типах расслоения и позволяет точно определить место разрыва интимы. Кроме того, он дает возможность изучать состояние основных ветвей аорты, не прибегая к использованию внутривенных красящих веществ. Дополнительные сведения, которые могут быть получены при помощи МРТ, — это информация о состоянии аортального клапана, перикарда и функции левого желудочка. Применение метода ограничивается неспособностью больных, находящихся в критическом состоянии, переносить эту продолжительную процедуру.
Ангиография является окончательным методом диагностики расслаивающей аневризмы аорты и обычно выполняется всем больным, направляемым на операцию. Она позволяет выявить локализацию расслоения, его протяженность и целостность основных артериальных стволов, отходящих от аорты.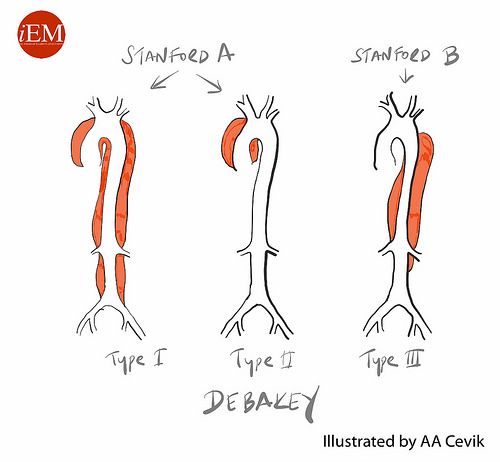 В большинстве случаев удается обнаружить как ложный, так и истинный просветы аорты. Признаками расслоения на ангиограмме являются линейное просветление, соответствующее интиме и медии аорты, разделяющим два канала, растяжение колонки контрастного вещества и обратный ток крови или стаз в аорте. Также при ангиографии можно продемонстрировать недостаточность аортального клапана.
В большинстве случаев удается обнаружить как ложный, так и истинный просветы аорты. Признаками расслоения на ангиограмме являются линейное просветление, соответствующее интиме и медии аорты, разделяющим два канала, растяжение колонки контрастного вещества и обратный ток крови или стаз в аорте. Также при ангиографии можно продемонстрировать недостаточность аортального клапана.
11. Какие заболевания необходимо иметь в виду при дифференциальной диагностике расслаивающей аневризмы аорты?
Дифференциальную диагностику проводят с острым инфарктом миокарда, эмболией легочной артерии, цереброваскулярными осложнениями, острой недостаточностью аортального клапана, аневризмой грудного отдела аорты (нерасслаивающей), кистами или опухолями средостения, перикардитом, холециститом, плевритом, миофасциальными болями и атеросклеротической эмболией.
12. Как следует проводить лечение больного с подозрением на расслаивающую аневризму грудной аорты?
Первоначальные шаги должны быть направлены на приостановку прогрессирования заболевания. Перед выполнением дополнительных методов исследования, которые позволят подтвердить диагноз, состояние больного должно быть стабилизировано. Немедленно следует проконсультировать его у торакального хирурга. Для мониторирования и лечения больного следует перевести в отделение интенсивной терапии. Необходимо внимательно следить за его состоянием и проявлениями заболевания, а также за артериальным давлением, сердечным ритмом и диурезом. Может потребоваться мониторирование центрального венозного давления и/или давления в легочной артерии и сердечного выброса. Для мониторирования давления может понадобиться внутриартериальный катетер.
Перед выполнением дополнительных методов исследования, которые позволят подтвердить диагноз, состояние больного должно быть стабилизировано. Немедленно следует проконсультировать его у торакального хирурга. Для мониторирования и лечения больного следует перевести в отделение интенсивной терапии. Необходимо внимательно следить за его состоянием и проявлениями заболевания, а также за артериальным давлением, сердечным ритмом и диурезом. Может потребоваться мониторирование центрального венозного давления и/или давления в легочной артерии и сердечного выброса. Для мониторирования давления может понадобиться внутриартериальный катетер.
Первоначальными задачами медикаментозной терапии являются лечение гипертензии, снижение скорости изгнания крови из левого желудочка и обезболивание. Большинство специалистов полагают, что систолическое АД следует снижать до 100–120 мм рт.ст., а среднегемодинамическое — до 60–65 мм рт.ст. или до минимальных уровней, обеспечивающих перфузию жизненно важных органов. Впервые уменьшение частоты разрывов аорты при активном снижении давления было показано Wheat и соавт. Эти исследователи первыми указали на важность скорости подъема давления в аорте для создания напряжения стенки аорты, которое может вызывать прогрессирование расслоения.
Впервые уменьшение частоты разрывов аорты при активном снижении давления было показано Wheat и соавт. Эти исследователи первыми указали на важность скорости подъема давления в аорте для создания напряжения стенки аорты, которое может вызывать прогрессирование расслоения.
Помимо снижения артериального давления симптоматическая терапия должна исключать ишемию или инфаркт миокарда. Необходимо заготовить достаточный объем крови на случай разрыва расслаивающей аневризмы.
13. Какова роль нитропруссида натрия в лечении расслаивающей аневризмы аорты?
Нитропруссид натрия — мощный вазодилататор, рекомендуемый для первоначального снижения системного АД у больных с расслаивающей аневризмой аорты. Сам по себе нитропруссид вызывает увеличение скорости изгнания крови из левого желудочка, что может способствовать прогрессированию расслоения. Следовательно, назначение нитропруссида нужно сочетать с использованием b-блокирующих препаратов. Для уменьшения частоты сердечных сокращений и скорости подъема давления в аорте, которая является важным фактором прогрессирования расслоения аорты, используют эсмолол, внутривенный b-блокатор короткого действия, назначаемый в виде постоянной инфузии. Первоначально вводят болюсную дозу эсмолола 500 мкг/кг, затем продолжают его введение со скоростью 50–100 мкг/кг/мин. По показаниям для дополнительного снижения ЧСС могут вводиться дополнительные болюсы эсмолола или увеличиваться скорость внутривенного его введения (на 50 мкг/кг). Также применяют пропранолол. b-блокаторы могут быть противопоказаны при брадикардии, астме и застойной сердечной недостаточности.
Первоначально вводят болюсную дозу эсмолола 500 мкг/кг, затем продолжают его введение со скоростью 50–100 мкг/кг/мин. По показаниям для дополнительного снижения ЧСС могут вводиться дополнительные болюсы эсмолола или увеличиваться скорость внутривенного его введения (на 50 мкг/кг). Также применяют пропранолол. b-блокаторы могут быть противопоказаны при брадикардии, астме и застойной сердечной недостаточности.
Нитропруссид натрия действует непосредственно на гладкомышечные клетки, вызывая артериальную и венозную вазодилатацию. Он снижает артериальное давление уже через 1–2 мин после начала введения; эффект исчезает через 2 мин после прекращения введения препарата. Первоначально его вводят со скоростью 0,25–0,50 мкг/кг/мин, далее титруют дозу, снижая АД до целевого уровня. Побочными эффектами нитропруссида могут быть тошнота, беспокойство, сонливость и гипотония. Существует опасность отравления цианидами и/или тиоцианатом.
14. Существуют ли альтернативы нитропруссиду натрия?
Да.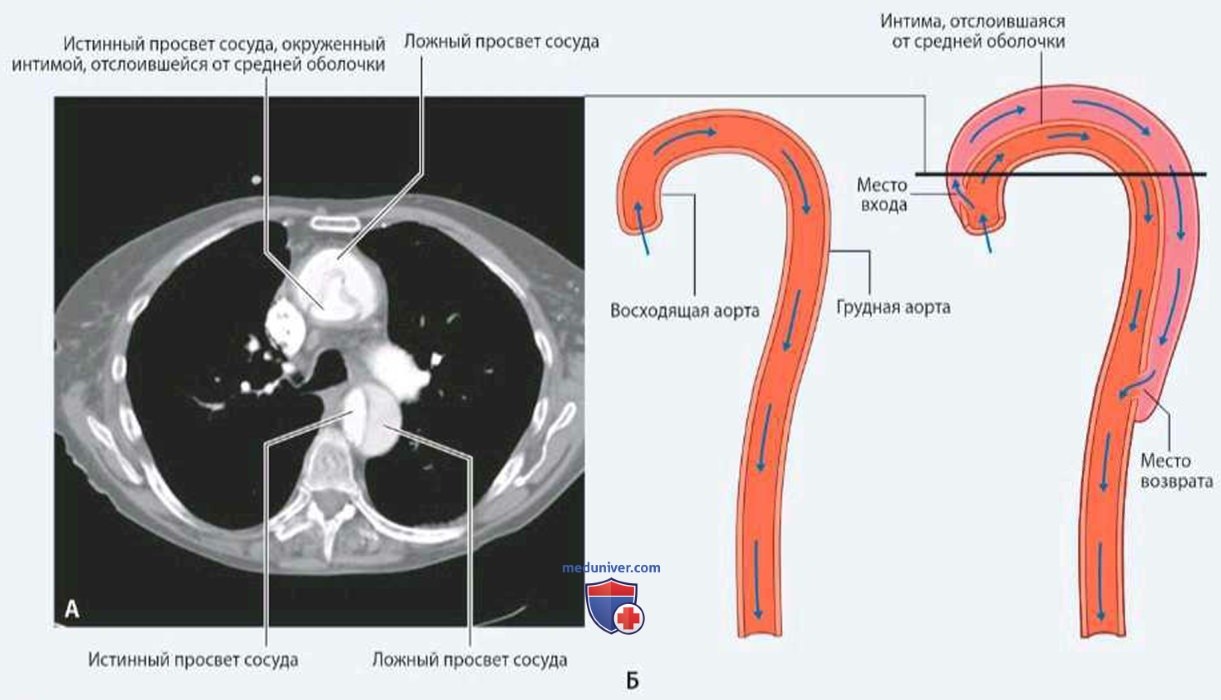 Если нитропруссид неэффективен или плохо переносится больным, то, как указано в большинстве авторитетных источников, следует применять ганглиоблокатор триметафан. Начинают со скорости введения 1 мг/мин, постепенно титруя ее до достижения адекватного снижения АД. Преимущество этого препарата состоит в том, что он снижает скорость изгнания крови из левого желудочка, в связи с чем не требуется назначения b-блокаторов. Осложнениями его применения могут стать глубокая гипотензия, тахифилаксия к действию препарата, сонливость и симпатоплегия (с запорами, задержкой мочи, заворотом кишок и расширением зрачка). Этот препарат обычно эффективен не более 48 ч. Также при расслаивающей аневризме аорты применяют резерпин и антагонисты кальция.
Если нитропруссид неэффективен или плохо переносится больным, то, как указано в большинстве авторитетных источников, следует применять ганглиоблокатор триметафан. Начинают со скорости введения 1 мг/мин, постепенно титруя ее до достижения адекватного снижения АД. Преимущество этого препарата состоит в том, что он снижает скорость изгнания крови из левого желудочка, в связи с чем не требуется назначения b-блокаторов. Осложнениями его применения могут стать глубокая гипотензия, тахифилаксия к действию препарата, сонливость и симпатоплегия (с запорами, задержкой мочи, заворотом кишок и расширением зрачка). Этот препарат обычно эффективен не более 48 ч. Также при расслаивающей аневризме аорты применяют резерпин и антагонисты кальция.
15. Каковы токсические осложнения нитропруссида натрия? Как их распознать и лечить?
Отравление цианидом и тиоцианатом. Рекомендуется не превышать скорость введения препарата 10 мкг/кг/мин и суммарную дозу 3–3,5 мг/кг. Отравление цианидом может быть диагностировано по увеличению толерантности к действию препарата, возрастанию насыщения венозной крови кислородом и развитию лактат-ацидоза.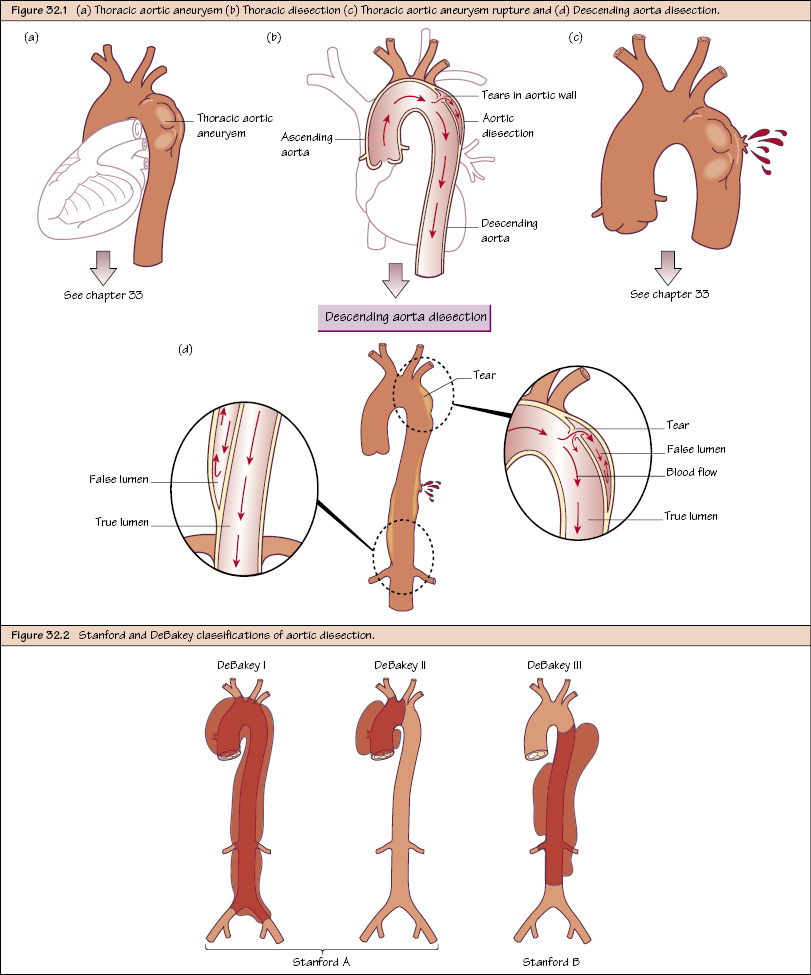 Отравление тиоцианатом проявляется мышечной слабостью, гиперрефлексией, нарушением сознания, делирием и комой. Уровень тиоцианата необходимо проверять, когда препарат вводится со скоростью более 3 мкг/кг в течение периода времени, превышающего 72 ч. Концентрация тиоцианата ниже 10 мг/100 мл обычно переносится хорошо. Отравление цианидом можно лечить назначением амилнитрита, нитрита натрия и тиосульфата натрия. При тяжелом отравлении тиоцианатом применяют гемодиализ.
Отравление тиоцианатом проявляется мышечной слабостью, гиперрефлексией, нарушением сознания, делирием и комой. Уровень тиоцианата необходимо проверять, когда препарат вводится со скоростью более 3 мкг/кг в течение периода времени, превышающего 72 ч. Концентрация тиоцианата ниже 10 мг/100 мл обычно переносится хорошо. Отравление цианидом можно лечить назначением амилнитрита, нитрита натрия и тиосульфата натрия. При тяжелом отравлении тиоцианатом применяют гемодиализ.
16. Какие варианты лечения могут применяться после стабилизации гемодинамики больного?
В настоящее время существует общее мнение, что больные с проксимальным расслоением стенки аорты (тип А) должны лечиться оперативно, тогда как больные с дистальным расслоением (тип В) могут получать медикаментозную терапию. Целью оперативного лечения являются резекция фрагмента аорты, содержащего проксимальный конец лоскута интимы, облитерация ложного просвета аорты и восстановление целостности аорты путем ее протезирования или сближения концов.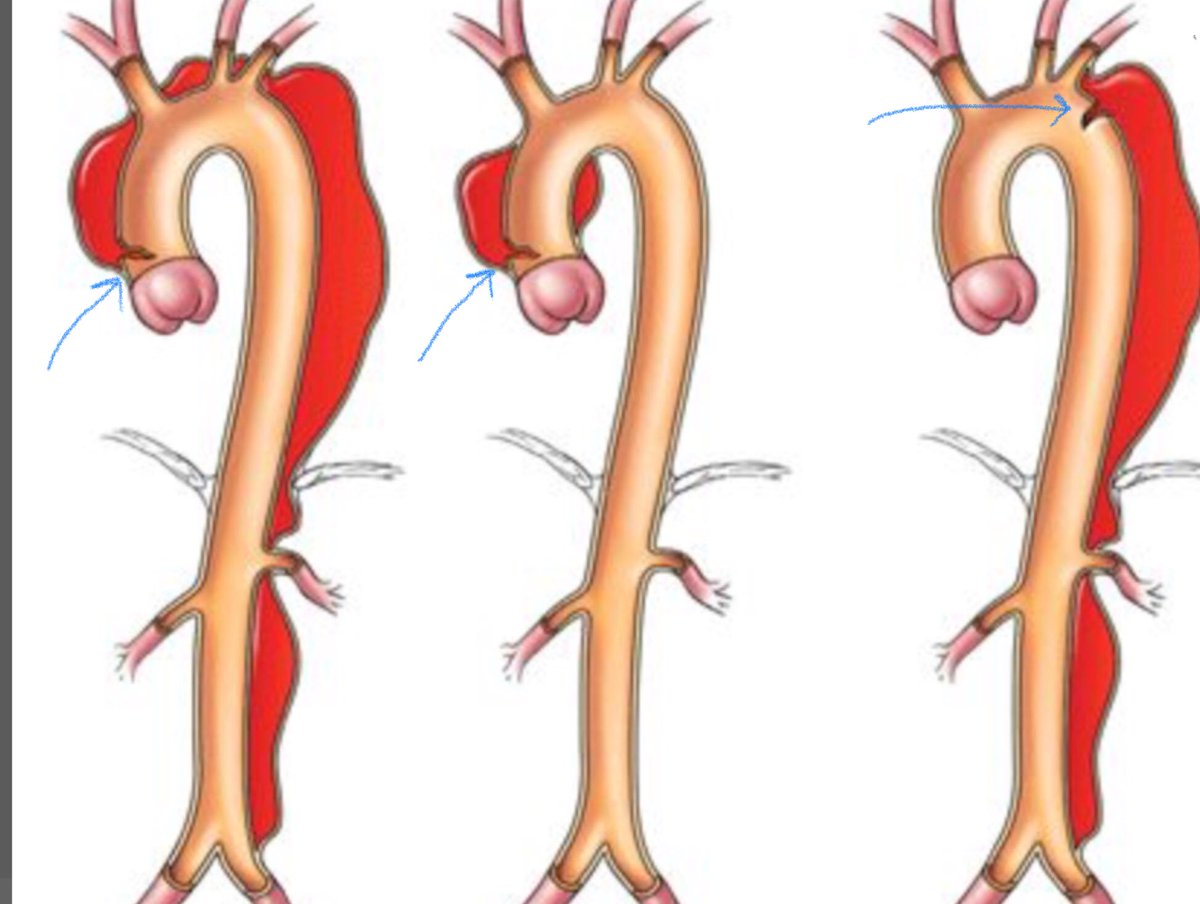 В большинстве случаев проксимального расслоения операция выполняется в условиях искусственного кровообращения. При недостаточности аортального клапана может быть достаточно его пластики, но может потребоваться и протезирование. В некоторых случаях оказывается необходимой реимплантация коронарных артерий. Операционная смертность при расслаивающей аневризме аорты типа А в наиболее успешных центрах с максимальным опытом работы составляет около 15–20 %. Недавно было показано, что риск необходимости повторного вмешательства увеличивается при первоначальной недостаточности аортального клапана, и, следовательно, для уменьшения частоты этого осложнения таким больным оправдано изначально выполнять большое по объему проксимальное протезирование. Также поднят вопрос о том, что операции по поводу расслоения типа А у пожилых больных сопровождаются большей смертностью, а качество жизни у выживших после операции хуже, чем у более молодых больных. Неясным остается вопрос, оправдано ли оперативное лечение пожилых пациентов.
В большинстве случаев проксимального расслоения операция выполняется в условиях искусственного кровообращения. При недостаточности аортального клапана может быть достаточно его пластики, но может потребоваться и протезирование. В некоторых случаях оказывается необходимой реимплантация коронарных артерий. Операционная смертность при расслаивающей аневризме аорты типа А в наиболее успешных центрах с максимальным опытом работы составляет около 15–20 %. Недавно было показано, что риск необходимости повторного вмешательства увеличивается при первоначальной недостаточности аортального клапана, и, следовательно, для уменьшения частоты этого осложнения таким больным оправдано изначально выполнять большое по объему проксимальное протезирование. Также поднят вопрос о том, что операции по поводу расслоения типа А у пожилых больных сопровождаются большей смертностью, а качество жизни у выживших после операции хуже, чем у более молодых больных. Неясным остается вопрос, оправдано ли оперативное лечение пожилых пациентов.
Не так давно был разработан метод эндоваскулярного лечения расслоения, первоначально возникшего в нисходящей аорте и распространяющегося в восходящую аорту. Традиционное хирургическое лечение таких больных сопряжено с большими трудностями и имеет плохой прогноз. Новая методика подразумевает эндоваскулярное введение через бедренную артерию стента, который закрывает место разрыва интимы и позволяет тромбироваться ложному просвету аорты. Недавно выполненное исследование показало 100% успешность в достижении этого результата и полное отсутствие осложнений операции.
Аневризмы типа В обычно лечат медикаментозно. В 1965 г. Wheat и соавт. описали группу больных с дистальным расслоением стенки аорты, которые успешно лечились консервативно. Операция показана при неэффективности медикаментозного лечения. Последнее может проявляться признаками продолжающегося расслоения, разрывом, ишемией внутренних органов или конечности либо болью, не купируемой медикаментозно. Полагают, что основными причинами, по которым ведение больных с дистальным расслоением лучше осуществлять путем консервативной терапии, являются их более старший возраст, имеющееся у них распространенное атеросклеротическое поражение сосудов и сопутствующие заболевания, включая кардиологические и пульмонологические. Большинство больных с дистальным расслоением могут получать консервативную терапию, но примерно треть из них в конце концов оказываются перед необходимостью операции в связи с увеличением размеров аневризмы. Больные с дистальным расслоением стенки аорты получают постоянную терапию b-блокаторами и другими стандартными гипотензивными препаратами. За ними следует внимательно наблюдать, чтобы исключить прогрессирование заболевания; необходимы частые визиты к врачу и неинвазивная оценка распространенности расслоения.
Большинство больных с дистальным расслоением могут получать консервативную терапию, но примерно треть из них в конце концов оказываются перед необходимостью операции в связи с увеличением размеров аневризмы. Больные с дистальным расслоением стенки аорты получают постоянную терапию b-блокаторами и другими стандартными гипотензивными препаратами. За ними следует внимательно наблюдать, чтобы исключить прогрессирование заболевания; необходимы частые визиты к врачу и неинвазивная оценка распространенности расслоения.
Случайная диагностическая находка как повод избежать смертельной опасности -Наши новости
Случайная диагностическая находка как повод избежать смертельной опасностиЗначение профилактических осмотров и роль высоких технологий в медицине общепризнаны. Ниже – история, в которой удачно переплелись возможности простейшего амбулаторного обследования и сложнейшей кардиохирургической операции.
Москвичка Р., 63 лет, считала себя здоровой, не отмечала повышенного артериального давления, каких-либо неприятных ощущений в грудной клетке.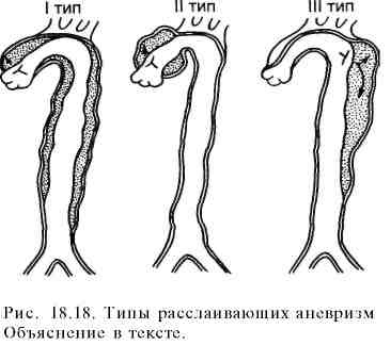 2 августа 2018 г. при амбулаторном проведении банальной флюорографиизаподозрено расширение грудного отдела аорты. Госпитализирована бригадой скорой помощи в отделение кардиореанимации Городской клинической больницы № 15 им О.М. Филатова, где после экстренной мультиспиральной компьютерной томографии с внутривенным контрастированием, выявлено расширение всей аорты – так называемый синдром Мега аорты (или гигантской аорты) с хроническим расслоением ее стенки на уровне грудного и брюшного отделов (для специалистов — 3 тип по классификации Майкла Дебейки).
2 августа 2018 г. при амбулаторном проведении банальной флюорографиизаподозрено расширение грудного отдела аорты. Госпитализирована бригадой скорой помощи в отделение кардиореанимации Городской клинической больницы № 15 им О.М. Филатова, где после экстренной мультиспиральной компьютерной томографии с внутривенным контрастированием, выявлено расширение всей аорты – так называемый синдром Мега аорты (или гигантской аорты) с хроническим расслоением ее стенки на уровне грудного и брюшного отделов (для специалистов — 3 тип по классификации Майкла Дебейки).
Здесь мы уточним для немедиков, что аорта является самой крупной артерией в организме человека, через которую кровь от сердца растекается по всем артериям. Этот сосуд играет очень важную роль для человека, поэтому крупныеструктурные изменения аорты могут привести к смерти. Аневризмой называют расширение участка аорты, происходящее вследствие изменений в стенках сосудов. Подобное заболевание может иметь как врожденную, так и приобретенную форму. Аневризма грудной аорты является нередким, тяжелым и трудно диагностируемым и угрожающим жизни больного заболеванием. Угрозу для жизни больного представляет, прежде всего, разрыв аневризмы. Но к смерти могут привести и закупорка крупных ветвей аорты или сердечная недостаточность, вызванная нарушением работы аортального клапана сердца.
На сложность этого случая указывало то, что в патологический процесс были вовлечены практически все важные артерии, отходящие от аорты, в том числе питающие головной мозг, печень, почки, тонкий и толстый кишечник. Высокий риск развития осложнений при естественном течении заболевания (т.е. тогда, когда больной остается без оперативного лечения) является показанием к проведению удалениячасти аорты с заменой её на тканный сосудистый протез. Оперативное вмешательство в таких тяжелых случаях нередко проводятся поэтапно.Это облегчает течение послеоперационного периода и снижает риск осложнений.
Первым этапом решено было выполнить протезирование значительно расширенного восходящего отдела аорты, ее дуги и части нисходящего и уже расслоенного отдела грудной аорты. После дообследования и подготовки больной 29 августа 2018г. в кардиохирургическом отделении ГКБ № 15 проведена операция. Она была сложной и поэтому приведем ее полное название: протезирование восходящего, грудного, нисходящего отдела грудной аорты с имплантацией в протез брахицефального ствола, левой сонной и подключичной артерии в условиях периферического искусственного кровообращения, циркуляторного ареста (то есть больному производится остановка сердца в условиях глубокой гипотермии — 14—15 °С – ред.), унилатеральной перфузии головного мозга (способ позволяет более точно контролировать кровоснабжение головного мозга, снизить число осложнений – ред.) и фармакологической защиты сердца. Особенностью этой операции явилось уникальное техническое решение, позволившее исключить общее охлаждение больного и вести непрерывную перфузию всего организма пациентки. Но подробно рассказать в рамках одного информационного материала об этой технологии невозможно. Ограничимся тем, что уточним: использованный подход позволил полностью заменить большую часть измененной аорты. Послеоперационныйпериод протекал без серьезных осложнений – больная проснулась сразу после операции и была переведена на самостоятельное дыхание через 8 часов после проведения вмешательства. На следующие сутки пациентка уже находилась в отделении кардиохирургии, где смогла приступить к индивидуальному курсу реабилитационных мероприятий, которые помогут ей быстрее вернуться к привычному образу жизни. Через неделю больная Р. была выписана из больницы под наблюдение в амбулаторных условиях. Но ей еще предстоит 2 этап лечения – замена торакоабдоминального отделааорты.
— Лечение таких тяжелых пациентов стало возможным благодаря огромному опыту, слаженной командной работе и высокой квалификации медицинского персонала отделений кардиохирургии и анестезиологии — говорит заведующий кардиохирургическим отделением, доктор медицинских наук Николай Баяндин. — Ежегодно в нашем отделении выполняется более 60 хирургических вмешательств на различных отделах грудной и брюшной аорты. В клинике внедрено и активно применяется эндопротезирование аорты — новый прогрессивный метод в лечении больных с острыми и хроническими заболеваниями аорты. При эндоваскулярном способе хирург через прокол в крупной артерии вводит в расширенную часть аорты стент –графт, что позволяет предотвратить дальнейшее прогрессирование расширения аорты, а больному дает возможность (в некоторых случаях) избежать открытой операции.
Расслаивающая аневризма аорты — причины, симптомы, диагностика и лечение
Расслаивающая аневризма аорты – дефект внутренней оболочки аневризматически расширенной аорты, сопровождающийся образованием гематомы, продольно расслаивающей сосудистую стенку с формированием ложного канала. Расслаивающая аневризма аорты проявляется внезапной интенсивной болью, мигрирующей по ходу расслоения, подъемом артериального давления, признаками ишемии сердца, головного и спинного мозга, почек, внутреннего кровотечения. Диагноз расслоения сосудистой стенки основан на данных ЭхоКГ, КТ и МРТ грудной/брюшной аорты, аортографии. Лечение осложненной аневризмы включает интенсивную медикаментозную терапию, резекцию поврежденного участка аорты с последующей реконструктивной пластикой.
Общие сведения
Расслаивающая аневризма аорты – продольное расслоение стенки аорты в дистальном или проксимальном направлении на различном протяжении, обусловленное разрывом ее внутренней оболочки и проникновением крови в толщу дегенеративно-измененного среднего слоя. Расширение аорты при расслаивании ее стенки может носить умеренный характер или отсутствовать, поэтому расслаивающую аневризму аорты часто называют расслоением аорты.
Большинство аневризм локализуются в наиболее гемодинамически уязвимых зонах аорты: около 70% — в восходящем отделе в нескольких сантиметрах от аортального клапана, 10% случаев – в дуге, 20% — в нисходящем отделе аорты дистальнее устья левой подключичной артерии. Расслаивающая аневризма в кардиологии относится к угрожающим жизни состояниям с риском массивного кровотечения при разрыве аорты или острой ишемии жизненно важных органов (сердца, мозга, почек и др.) при окклюзии магистральных артерий. Обычно расслоение аневризмы аорты возникает в возрасте 60-70 лет, у мужчин в 2-3 раза чаще, чем у женщин.
Расслаивающая аневризма аорты
Причины
Причинами патологии являются заболевания и состояния, приводящие к дегенеративным изменениям мышечных и эластичных структур средней оболочки аорты (медиа). Пожилой возраст пациентов (старше 60-70 лет), травмы грудной клетки, III триместр беременности у женщин старше 40 лет считаются факторами риска расслоения аневризмы аорты. К основным причинам относятся:
- Стабильно повышенное АД. Основной риск расслоения аорты связан с длительной артериальной гипертензией (70-90% случаев), сопровождающейся гемодинамическим напряжением и хронической травматизацией аорты.
- Наследственные дефекты соединительной ткани. Расслаивающая аневризма может развиваться как осложнение синдромов Марфана, Тернера, Элерса-Данлоса.
- Болезни сердца и сосудов. В группе риска — пациенты с аортальными пороками, коарктацией аорты, выраженным атеросклерозом аорты, системными васкулитами.
- Перенесенные кардиохирургические операции и манипуляции. В ранний и поздний послеоперационный период после хирургических вмешательств на сердце и аорте (протезирования аортального клапана, резекции аорты) существует повышенный риск расслаивания аневризм. Ятрогенные расслаивающие аневризмы связаны с техническими погрешностями при выполнении аортографии и баллонной дилатации, канюляции аорты для обеспечения искусственного кровообращения.
Патогенез
Первичным патогенетическим звеном в большинстве случаев является надрыв интимы с последующим образованием внутристеночной гематомы. Примерно в 10% случаев расслаивающую аневризму аорты может инициировать кровоизлияние в медиа при спонтанном разрыве капилляров, разветвляющихся в стенке аорты. Распространение интрамуральной гематомы в пределах медиа обычно сопровождается последующим разрывом интимы, но может происходить без него (в 3-13% случаев). В редких случаях расслоение аорты может наблюдаться при пенетрации атеросклеротической язвы.
Классификация
Согласно классификации ДеБейки, определяют 3 типа расслоения:
- I – надрыв интимы в восходящем сегменте аорты, расслоение распространяется до грудного и брюшного отделов;
- II – место надрыва и расслоение ограничено восходящим отделом аорты,
- III – надрыв интимы в нисходящей аорте, расслоение может распространяться до дистальных отделов брюшной аорты, иногда ретроградно на дугу и восходящую часть.
Стэнфордская классификация выделяет расслаивающие аневризмы аорты типа A — с проксимальным расслоением, затрагивающим ее восходящий отдел, и типа B — с дистальным расслоением дуги и нисходящей части аорты. Тип A характеризуется более высокой частотой развития ранних осложнений и высокой догоспитальной летальностью. По течению расслаивающие аневризмы аорты могут быть острыми (от нескольких часов до 1-2 дней), подострыми (от нескольких дней до 3-4 недель) и хроническими (несколько месяцев).
Симптомы
Клиническая картина заболевания обусловлена наличием и протяженностью расслоения аорты, внутристеночной гематомой, сдавлением и окклюзией ветвей аорты, ишемией жизненно важных органов. Различают несколько вариантов развития расслаивающей аневризмы аорты: образование обширной непрорвавшейся гематомы; расслоение стенки и прорыв гематомы в просвет аорты; расслоение стенки и прорыв гематомы в окружающие аорту ткани; разрыв аорты без расслоения стенки.
Для расслаивающей аневризмы аорты характерно внезапное начало с имитацией симптомов различных сердечно-сосудистых, неврологических, урологических заболеваний. Расслоение аорты проявляется резким нарастанием раздирающей, нестерпимой боли с широкой областью иррадиации (за грудиной, между лопатками и по ходу позвоночника, в эпигастральной области, пояснице), мигрирующей по ходу расслоения. Отмечается повышение артериального давления с последующим спадом, асимметрия пульса на верхних и нижних конечностях, обильное потоотделение, слабость, синюшность, двигательное беспокойство. Большая часть больных с расслаивающей аневризмой аорты умирает от развития осложнений.
Неврологическими проявлениями патологии могут служить ишемическое поражение головного или спинного мозга (гемипарез, параплегия), периферическая нейропатия, нарушения сознания (обморок, кома). Расслаивающая аневризма восходящей аорты может сопровождаться ишемией миокарда, сдавлением органов средостения (появлением охриплости, дисфагии, одышки, синдрома Горнера, синдрома верхней полой вены), развитием острой аортальной регургитации, гемоперикарда, тампонады сердца. Расслоение стенок нисходящей грудной и брюшной части аорты выражается развитием тяжелой вазоренальной гипертензии и острой почечной недостаточности, острой ишемии органов пищеварения, мезентериальной ишемии, острой ишемии нижних конечностей.
Диагностика
При подозрении на расслаивающую аневризму аорты необходима срочная и точная оценка состояния больного. Основными методами диагностики, позволяющими визуализировать поражение аорты, являются рентгенография грудной клетки, ЭхоКГ (трансторакальная и чреспищеводная), УЗДГ, МРТ и КТ грудной/брюшной аорты, аортография.
- Рентгенография грудной клетки. Выявляет признаки спонтанного расслоения аорты: расширение аорты и верхнего средостения (в 90% случаев), деформацию тени контуров аорты или средостения, наличие плеврального выпота (чаще слева), снижение или отсутствие пульсации расширенной аорты.
- ЭхоКГ. Трансторакальная или чреспищеводная эхокардиография помогают определить состояние грудной аорты, выявить отслоившийся лоскут интимы, истинный и ложный каналы, оценить состоятельность аортального клапана, распространенность атеросклеротического поражения аорты.
- Томография. Выполнение КТ и МРТ при расслаивающей аневризме аорты требует стабильного состояния больного для транспортировки и проведения процедуры. КТ применяют для обнаружения интрамуральной гематомы, пенетрации атеросклеротических язв грудного отдела аорты. МРТ позволяет без использования внутривенного введения контрастного вещества точно определить локализацию разрыва интимы, направление расслоения по направлению кровотока в ложном канале, оценить вовлеченность основных ветвей аорты, состояние аортального клапана.
- Аортография. Является инвазивным, но высокочувствительным методом исследования расслаивающей аневризмы аорты; позволяет увидеть место начального надрыва, локализацию и протяженность расслоения, истинный и ложный просветы, наличие проксимальной и дистальной фенестрации, степень состоятельности аортального клапана и коронарных артерий, целостность ветвей аорты.
КТ-ангиография грудной аорты. Синяя стрелка – просвет аорты, красная стрелка – пристеночный тромб, зеленая стрелка – отслоившаяся интима.
Необходимо проводить дифференциальную диагностику расслаивающей аневризмы аорты с острым инфарктом миокарда, окклюзией мезентеральных сосудов, почечной коликой, инфарктом почки, тромбоэмболией бифуркации аорты, острой аортальной недостаточностью без расслоения аорты, нерасслаивающей аневризмой грудной или брюшной аорты, инсультом, опухолью средостения.
Лечение расслаивающей аневризмы аорты
Больных с осложненной аневризмой аорты экстренно госпитализируют в отделение кардиохирургии. Консервативная терапия показана при любых формах заболевания на начальном этапе лечения с целью остановки прогрессирования расслоения сосудистой стенки, стабилизации состояния больного. Проводится:
- Интенсивная терапия. Направлена на купирование болевого синдрома (путем введения ненаркотических и наркотических анальгетиков), выведение из шокового состояния, снижение артериального давления. Проводится мониторинг гемодинамики, сердечного ритма, диуреза, ЦВД, давления в легочной артерии. При клинически значимой гипотонии важно быстрое восстановление ОЦК за счет внутривенной инфузии растворов.
- Медикаментозное лечение. Является основным у большинства больных с неосложненными расслаивающими аневризмами типа B (с дистальным расслоением), при стабильном изолированном расслоении дуги аорты и стабильном неосложненном хроническом расслоении. При неэффективности проводимой терапии, прогрессировании расслоения и развитии осложнений, а также больным с острым проксимальным расслоением стенки аорты (типа A) сразу же после стабилизации состояния показано экстренное оперативное вмешательство.
- Оперативное лечение. При расслаивающей аневризме аорты выполняют резекцию поврежденного участка аорты с надрывом, удаление интимального лоскута, ликвидацию ложного просвета и восстановление иссеченного фрагмента аорты (иногда одномоментную реконструкцию нескольких ветвей аорты) методом протезирования или сближения концов. В большинстве случаев операция выполняется в условиях искусственного кровообращения. По показаниям осуществляют вальвулопластику или протезирование аортального клапана, реимплантацию коронарных артерий.
Прогноз и профилактика
При отсутствии лечения расслаивающей аневризмы аорты летальность высокая, в течение первых 3 месяцев может достигать 90%. Послеоперационная выживаемость при расслоении типа A составляет 80%, типа B – 90%. Долгосрочный прогноз в целом благоприятный: десятилетняя выживаемость составляет 60%. Профилактика формирования расслаивающей аневризмы аорты заключается в контроле за течением сердечно-сосудистых заболеваний. Предупреждение расслоения аорты включает наблюдение кардиолога, мониторинг артериального давления и уровня холестерина крови, периодическое УЗДГ или УЗДС аорты.
Расслоение аорты
Сосудистая хирургияК. Бутова:
В эфире программа «Сосудистая хирургия». В студии Ксения Бутова. Сегодня мы поговорим про расслоение аорты, узнаем о причинах возникновения данной патологии, о механизмах, а также поговорим о лечении данного заболевания. Сегодня в нашей студии кандидат медицинских наук, сердечно-сосудистый хирург Соборов Марк Алексеевич.
Марк, расскажите сразу нам об определении понятия расслоение аорты и давайте, немножко о классификации поговорим, так как есть путаница небольшая.
М. Соборов:
Да, я согласен, существует определенная путаница в терминологии. Начнем, наверное, с расслоения аорты. Расслоение аорты – это проникновение крови между слоями стенки аорты или аортальной стенки в следствие надрыва внутренней оболочки аорты – интимы. Как известно, аорта имеет 3 оболочки. Самая наружная оболочка, которая ее отграничивает от окружающих тканей, это адвентиция. Следующая оболочка – это медиа, является амортизирующим элементом в строении аорты. Внутренняя оболочка, которая отграничивает кровяные массы непосредственно от стенки аорты – это интима. Когда рвется интима, кровь попадает между интимой и медиа, это называется расслоением. При этом целостность самой аорты может быть не нарушена.
К. Бутова:
Получается, это разные понятия — расслаивающаяся аневризма аорты и расслоение аорты, вне зависимости, есть аневризма или нет?
М. Соборов:
Совершенно справедливо. Существует много различных понятий, которые, так сказать, обывательские, входят в один термин – расслаивающаяся аневризма аорты. Он более распространен в нашей современной отечественной литературе. Все-таки, с моей точки зрения, правомерно говорить о расслоении аорты. Почему? Потому что расслоение может возникнуть без аневризмы, а расслаивающаяся аневризма может быть осложнением обычной аневризмы, не расслаивающейся. То есть расслоение может быть осложнением аневризмы. Еще есть такое понятие, например, как разрыв аорты. При разрыве аорты разрываются все 3 слоя и кровь проникает наружу, она не находится в самой аорте, а наружу, в другие полости организма. Это уже разрыв аорты.
Еще есть термин «интрамуральная гематома» – когда кровь имеется между слоями аорты, она там присутствует, определенные кровяные массы, но при этом целостность оболочки аорты интима не нарушена. Есть еще понятие, пенетрирующая язва. Пенетрирующая язва, как правило, склеротического происхождения, когда существует язва изнутри, с внутренней стенки аорты. Она постепенно проникает через все слои аорты наружу и туда устремляется кровь, но, в силу того, что это отверстие довольно маленькое, небольшое, и между слоями не существует никакого пустого пространства, кровь идет непосредственно наружу, за стенку аорты. Происходит тромботизация, образуется тромб и распространения крови не происходит. Это называется пенетрирующая язва.
К. Бутова:
Да, вы перечислили очень опасные возможные патологии, которые могут случиться с аортой. Скажите, пожалуйста, Марк, какова статистика расслоения аорты? Как часто это встречается в современном мире и какие группы населения больше страдают?
М. Соборов:
Вы задаете очень сложный вопрос, потому что статистика расслоения аорты очень разнообразна. Как таковой статистики на данный момент, четкой, которая бы нам действительно охарактеризовала эту патологию, не существует. Почему? Потому что расслоение аорты протекает под масками различных заболеваний. Поэтому, ни в отечественной литературе, ни в зарубежной четкие данные, которые бы характеризовали это заболевание, наверное, найти очень сложно. Есть 2 статистики, которые я знаю. Американская статистика, я не уверен, что она настолько адекватна и правомерна по тем причинам, которые я уже перечислил. В американской статистике один случай расслоения аорты на 30000 населения, приблизительно, по данным американской ассоциации, недостаточно, все-таки, распространенная патология. По другой, тоже зарубежной, американской статистике где-то от 1,5 до 0,3%.
К. Бутова:
Какие группы населения чаще поражаются – женщины, мужчины, возрастные, молодые или более пожилого возраста?
М. Соборов:
Конечно, чаще всего поражаются мужчины, болезнь мужчин. Возраст пациентов – в среднем, от 55 лет до 65, наиболее часто по статистике, вот эта группа, не 80 – 90. 80 – 90 лет тоже, но, в силу определенных причин, эта группа поражается реже. В связи с тем, что это заболевание в определенной степени имеет врожденные причины, есть определенная группа молодых людей, которые поражаются, от 30, 35 лет. Если уже совсем на 100% известно, что это врожденная патология, то может быть вплоть до детей 12 – 13 лет. Возрастной разброс большой, но наибольшая частота – от 50 до 65, и по гендерному признаку мужчины поражаются в 2 раза чаще, чем женщины.
К. Бутова:
Спасибо, Марк, ответ очень исчерпывающий. Мы уже подошли к этиологии, практически. Давайте, поговорим про возможные причины, при которых может случиться расслоение аорты, основные причины, которые вы выделяете. Особенно интересует группа молодых людей, потому что наша аудитория, примерно, как раз возраста 30 – 35 лет, хотелось бы поговорить про причину у молодых людей.
М. Соборов:
Чаще всего говорят о врожденном дегенеративном поражении соединительной ткани. Это генетически обусловленное, как мы говорим, генетически терминированное заболевание; это наследуемое заболевание, наследственное.
К. Бутова:
Как его у себя определить?
М. Соборов:
У себя его определить? Наверное, нужно обратиться к врачу, провести генетические исследования. Есть то, что мы можем увидеть. Наиболее часто упоминаемое заболевание в связи с расслоением аорты – это, конечно, синдром Марфана. Синдром Марфана описал французский педиатр по фамилии Марфан в 1896 году, если я не ошибаюсь. Он описал врожденный порок сердца в сочетании с подвывихом хрусталика, там было сочетание пороков сердца, пролапс митрального клапана, еще какая-то патология. В последующем выяснилось, что это напрямую связано еще и с аневризмой аорты.
Для того, чтобы у себя определить, из генетического обследования существует 5 признаков. Если эти 5 признаков в полной степени проявляются у пациента, то мы можем без генетической экспертизы установить диагноз синдрома Марфана. Это что? Это удлиненное строение скелета, все длинные кости, птичий тип лица, арахнодактилия, воронкообразная грудная клетка, подвывих хрусталика, может быть даже грудь сапожника, аневризма аорты, патология сердца. Нарушение зрения, нарушение опорно-двигательной системы, поражение клапанов сердца и поражение соединительной ткани – это сочетание в совокупности может определить синдром Марфана. Всем известно изображение Линкольна на долларовой купюре, говорят, что он страдал синдромом Марфана. В одной из книг о нем писали, что это «сын ветряной мельницы и портового крана». Вот так можно охарактеризовать этого человека, если мы увидим на улице. Второй пример, я не уверен, потому что тогда генетических экспертиз не проводилось, но, по всей вероятности, так и было – это, конечно, Паганини с его паучьими пальцами и птичьим типом лица. Массу еще людей вы найдете, которые поражены этим симптомом.
Конечно, здесь, однозначно, нужно проводить, может быть, не начинать с генетического обследования, но обследование сердечно-сосудистой системы обязательно в этом случае. Есть еще масса других врожденных симптомов, о них тоже можем поговорить. Например, синдром Элерса–Данлоса – это повышенная эластичность соединительной ткани. У таких пациентов тоже, но, больше, конечно, генетический.
К. Бутова:
Это когда высокая гибкость, у девочек часто встречается?
М. Соборов:
Да, да. У девочек, вообще, гибкость выше, чем у мальчиков, скажем так, но, если она чрезмерная, эластичность, то, конечно, следует провести генетическое обследование и обследование сердечно-сосудистой системы на поражение. Но я вам должен сказать, что очень часто бывает вообще бессимптомное поражение. Это другой тип поражения, мы его называем медионекроз, или по-другому – болезнь Гзеля-Эрдгейма, когда нет никаких внешних стигматов, а картина заболевания точно такая же, как и у пациентов, которые имеют внешние признаки генетического заболевания.
К. Бутова:
То есть расслоение аорты – очень коварная патология, которая может скрываться абсолютно бессимптомно и возникнуть внезапно?
М. Соборов:
Да. Бывает часто, например, при двустворчатом пороке сердца. Мы его не называем пороком сердца; двустворчатый аортальный клапан, в одних классификациях он относится к порокам сердца, в других просто такая аномалия, скажем. Еще когда бывает? При беременности бывает. Конечно, основным предрасполагающим фактором является артериальная гипертензия.
К. Бутова:
При беременности, получается, за счет артериальной гипертензии?
М. Соборов:
В том числе, но она, наверное, вторична. У женщин просто выделяются специфические гормоны, которые позволяют соединениям костной системы быть более эластичными. На фоне выделения этих гормонов как раз происходит увеличение эластичности сосудистой стенки. Эта проблема требует исследований. Я думаю, что генетическая предрасположенность к расслоению аорты в этих случаях, все-таки, имеется, помимо самой беременности и артериальной гипертензии.
К. Бутова:
Марк, какие причины еще встречаются? Например, у пожилых людей?
М. Соборов:
Если с гистологической, с точки зрения строения ткани, причин мы выделяем обычно 2 по частоте. Первая причина – это медианекроз, поражение среднего слоя аорты, которая называется медиа; происходит разрежение среднего слоя. У нас есть сердечно-сосудистая система. У сердечно-сосудистой системы каждый из ее компонентов имеет определенные функции. Сердце осуществляет сердечный толчок, толчок крови по аорте, а дальше обычно мы рассматриваем эту аорту, как обычную трубку, по которой идет кровь. На самом деле это не так, потому что точно так же она проводит сердечный толчок и ее основная функция –распределение крови по различным сосудистым бассейнам. Она сама по себе целостна. 3 оболочки аорты – это единое целое. Когда у нас происходит нарушение в одной из оболочек, в частности, в медиа, в средней оболочке, которая является эластическим каркасом и как раз способствует перераспределению крови по разным сосудистым бассейнам, тогда и происходит отслоение интимы от медиа и туда может попасть кровь.
Второй причиной является атеросклероз. Когда мы с вами обсуждали терминологию, мы не коснулись одной очень интересной вещи. Например, что такое интрамуральная гематома? У нас есть 2 слоя и между ними находится кровь, но при этом нет разрыва интимы. Опасно это или не опасно? Вы знаете, это предиктор. Мы видим кровь, интима уже отслоилась и в любой момент она может разорваться, тогда уже наступит катастрофа, но пока клинической симптоматики нет никакой. Еще есть один момент, это пенетрирующая язва. Собственно говоря, механизм ее мы уже описали с вами. Эти 2 явления, 2 клинических симптома, являются предикторами расслоения аорты. У каждого восьмого больного с расслоением аорты уже была в анамнезе либо интрамуральная гематома, либо пенетрирующая язва.
Аорта – не просто трубка, по которой идет кровь. Её основная функция –распределение крови по различным сосудистым бассейнам
К. Бутова:
Получается, вы выявляете их уже после, когда человек обращается?
М. Соборов:
Интрамуральные гематомы мы наблюдаем очень часто, когда проводим обследование, но не обращаем на них внимание. Обязательно нужно обращать внимание на строение. Сейчас осведомленность выше, конечно, у наших докторов различных специальностей, стали обращать внимание на эти гематомы так же, как и на пенетрирующие язвы, потому что язву мы видим в аорте, а клиники нет никакой, там тромб в конце. Вот почему я, собственно, рассказывал этот механизм. Один из механизмов, медианекроз – это разрежение среднего слоя соединительной ткани.
Второй механизм – это атеросклероз, нарушение липидного обмена. У нас в клетках липидный обмен происходит. Мембраны клеток полностью состоят из липидов, и внутренняя структура клеток тоже. Когда нарушается эвакуация липидов, им деваться некуда, и они откладываются под интиму. Далее, средняя оболочка аорты, медиа, реагирует на эти липидные массы в виде воспаления. Начинается воспаление и происходит тот же самый процесс дегенерации медиа, процесс нарушения целостности средней оболочки аорты – медиа, которое в последующем приводит именно к нарушению общей целостности структуры аорты и к ее расслоению. Это второй наиболее важный механизм. Но, что самое интересное, эти 2 механизма – не взаимоисключающие, а могут сочетаться, и это наиболее тяжелые пациенты в этой группе.
К. Бутова:
Давайте, про аневризму поговорим, аневризма, которая приводит к расслоению аорты?
М. Соборов:
Аневризма. Как развивается аневризма? Дело в том, что у нас существует давление крови, поток крови внутри аорты, волна определенная. Сердце же толчками направляет кровь в аорту, и эту волну проводит аортальная стенка. Поскольку у аортальной стенки плотность выше, она проводит волну быстрее. Волна в аорте медленнее и потоки крови не обязательно направлены прямо вниз, они в аорте направлены в разные стороны. В результате, чтобы соответствовать давлению внутри аорты, аортальная стенка должна растягиваться и возвращаться в исходное положение, опять растягиваться и опять возвращаться в исходное положение. Когда целостность аортальной стенки нарушена, она растягивается, а в исходное положение уже не возвращается. Она всё время расширяется, в результате формируется аневризма. Это основной механизм.
К. Бутова:
Очень интересно, спасибо, Марк. Хотелось бы задать вопрос, близкий нашим пациентам: какие клинические симптомы, какие признаки может заподозрить у себя человек, если с ним что-то случится, и определить, что это именно расслоение аорты?
М. Соборов:
Эта ситуация, на самом деле, очень острая. Зависит от того, в каком отделе происходит расслоение аорты. Тут нам важно обратиться к классификации. В свое время известный американский хирург Майкл Дебейки предложил определенную классификацию расслоения аорты. Расслоение аорты он делил на 3 типа – первый, второй и третий. Классификация, как я ее называю, конституционная.
Аорта делится на грудную и брюшную, грудная делится – восходящая, дуга и нисходящая грудная. Если разрыв интимы, или по-другому это называется верхняя фенестрация, проксимальная, находится на уровне восходящей аорты, а само расслоение распространяется вниз, ниже дуги – это первый тип расслоения. Если разрыв аорты находится в восходящей аорте, но расслоение распространяется только на восходящий отдел, до брахиоцефального ствола – это второй тип расслоения. Третий тип – это когда расслоение, сама проксимальная фенестрация располагается в нисходящей грудной аорте и расслоение распространяется вниз, до определенных пределов. Это третий тип расслоения.
С первым и вторым типом расслоения пациента необходимо брать в операционную. Эта классификация в 1961-м году предложена. Больные с первым типом расслоения на тот период были обречены, даже если их оперировали. При втором типе у больных были шансы выжить и в дальнейшем жить с более-менее с хорошим качеством жизни. При третьем типе расслоения, согласно данным статистики, выяснилось, что больных лучше не оперировать, потому что результаты лечения хуже, чем результаты консервативной терапии. Были предложены такие 3 типа расслоения. Потом была предложена Стенфордская классификация в начале 1970-х годов. Там, поскольку результаты хирургического лечения улучшились, первый и второй тип объединялись в один – тип А и тип В.
К. Бутова:
Какие клинические признаки можно обнаружить?
М. Соборов:
В зависимости от того, где произошел верхний или проксимальный разрыв интимы, манифестируется или проявляется клиническая картина. Чаще всего расслоение протекает под маской какого-то сердечного заболевания. Доктора обычно не мудрствуют долго, ставят диагноз инфаркт миокарда в таких случаях.
Какие отличительные признаки расслоения от инфаркта миокарда, например? Прежде всего, это резкая боль и внезапная потеря сознания, у человека давление обрушивается. Потом человек приходит в себя, давление, наоборот, повышается, приходит к определенным более-менее стабильным показателям. При инфаркте не всегда это происходит, человек не падает и потом не восстанавливается. Второй важный момент – иногда больные слышат хруст. Как будто что-то рвется, очень часто они этот симптом описывают. Третье – это нетипичная иррадиация. При инфаркте боль обычно в левую сторону иррадиирует, «отдает», как у нас еще принято говорить, здесь – строго вниз чаще всего происходит. Симптомы компрессии соседних органов, симптомы сдавливания, тоже имеют значение. Например, одышка может быть, если сдавлено легкое у нас, или потеря голоса. Поскольку перераспределение крови нарушается, к симптомам компрессии еще, наверное, можно отнести асимметрию пульса, то есть на одной руке пульс может ощущаться, прощупываться, на другой руке – нет. Естественно, асимметрия давления. Когда есть такая симптоматика, то мы можем заподозрить расслоение аорты. Еще, если исходить из истории, предшествующей этому расслоению или из анамнеза, то это обычно тяжелая физическая нагрузка, как правило, либо повышение артериального давления, часто связанное со стрессом.
К. Бутова:
Какая диагностика проводится для выявления расслоения аорты?
М. Соборов:
Если имеются такие признаки, которые мы с вами перечислили, прежде всего, нужно, конечно, исключить инфаркт миокарда. Поэтому, необходимо сделать электрокардиограмму. Если электрокардиограмма не показывает специфических признаков инфаркта миокарда, следующее – мы должны везти этого больного в специализированное учреждение, в больницу, где нам нужно предварительно стабилизировать показатели его жизнедеятельности. Там нужно сделать рентгенографию грудной клетки, чтобы исключить тромбоэмболию легочной артерии в том числе, либо мы увидим на рентгенограмме признаки компрессии. Если тоже мы ничего не видим, а видим, допустим, увеличенную тень аорты, следующим обследованием является неинвазивная либо ЭХО-кардиография, либо мультиспиральная компьютерная томография, которая нам четко уже покажет, есть расслоение аорты или нет расслоения аорты.
К. Бутова:
Заболевание достаточно редкое, часто ли правильно диагностируют именно расслоение аорты? Очень много схожих заболеваний, клиническая картина которых может сойти за что-то другое, а это упущенное время. Как в наших клиниках, как в Москве налажена служба по определению? Даже скорой нужно знать уже, дифференцировать диагноз и куда направить пациента.
М. Соборов:
Очень правильный вопрос. Мы уже с вами перечислили только что 3 жизнеугрожающих состояния, это инфаркт миокарда, тромбоэмболия легочной артерии, и, собственно, само расслоение.
К. Бутова:
А прободная язва, например?
М. Соборов:
Перфоративная? Нет, это сюда не подходит. 2 состояния, от которых нужно дифференцировать расслоение. Прежде всего, это сердечная патология, острый коронарный синдром, как сейчас говорят, и второе – это тромбоэмболия легочной артерии. Как правило, врачи диагностируют сердечную патологию и везут больного в кардиологический стационар. В кардиологическом стационаре больного лечат по схеме, тоже не задумываются, иногда даже делают ангиографию. Сейчас принято лечить острый коронарный синдром, хотя в этом плане мы теряем время.
Почему это происходит? Маски и второе – отсутствие осведомленности об этом заболевании. Если бы врачи первичного звена, в частности, скорой медицинской помощи имели бы больше сведений об этом заболевании, с ними проводились бы обучающие программы, чего сейчас, к сожалению, не делается, возможно, из-за не настолько наглядной статистики, тогда бы, наверное, гораздо более чаще это состояние диагностировалось и пациенты бы направлялись в специализированные центры. В Москве, в основном, 3 городских центра. Конечно, институт Склифосовского, туда берут больных с острым расслоением. Второй – это 15-я больница имени Филатова, если я не ошибаюсь. Третья – это Боткинская больница. 3 московских клиники, в которые могут отвезти по скорой помощи, если правильно диагностировали. Но, к сожалению, правильная диагностика встречается в единичных случаях.
Расслоение аорты – сравнительно редкое заболевание, поэтому плохо диагностируемое врачами скорой помощи
К. Бутова:
Пациент поступил в стационар, всё правильно диагностировали. Какова дальнейшая тактика хирурга, какое лечение будет предложено больному?
М. Соборов:
Дальше мы смотрим по состоянию пациента. Если у пациента состояние нестабильное, то мы должны срочно брать его в операционную. Как я уже говорил, это первый тип расслоения и второй тип, но при нестабильном состоянии. Если есть возможность состояние стабилизировать, мы должны произвести уточняющие исследования. МСКТ сделать с контрастированием, определиться с тактикой лечения и в ургентном порядке тоже брать его. Но у нас есть время, чтобы стабилизировать, медикаментозные препараты ему ввести, чтобы стабилизировать состояние пациента. Но, в любом случае, это экстренное вмешательство. При третьем типе расслоения, которое происходит именно в нисходящей грудной аорте, разрыв интимы, у нас выжидательная тактика, если нет жизнеугрожающих симптомов. Потому что результаты оперативного лечения в острой фазе третьего типа расслоения, или дистального расслоения, как мы по-другому говорим, 50% летальности в осложненной форме. Идёт медикаментозное, усиленная консервативное лечение.
К. Бутова:
В дальнейшем вы назначаете плановое оперативное лечение? Через какое время после обнаружения, постановки диагноза?
М. Соборов:
Обязательно назначаем. Сейчас выбор методов лечения расслоения аорты увеличился. Если мы с вами говорим о третьем типе в подострой фазе и, если не имеется жизнеугрожающих симптомов, симптомов, угрожающих прогрессированию заболевания…
К. Бутова:
Какие современные хирургические вмешательства сейчас проводятся при данной патологии? Какие виды лечения – рентгенохирургическое, открытые операции, что сейчас хирурги могут сделать?
М. Соборов:
На данный момент у нас существует 4 типа вмешательства. Когда-то, мы Майкла Дебейки упоминали, было только одно хирургическое лечение с не вполне предсказуемым исходом. Сейчас у нас есть целых 4 типа. Первый тип – это классика, золотой стандарт, хирургическое лечение. Не всегда можно взять больного на хирургическое вмешательство, потому что очень часто его объем и тяжесть превышают необходимые риски, превышают возможность благоприятного исхода. В 1987-м году, тогда наш соотечественник, гражданин СССР, Украины сейчас, Владимир Леонович Владось предложил методику имплантации стент-графт в абдоминальную аорту. В 1992-м году она была предложена на Западе доктором Паради, долгое время относилась к западным методикам, но это наша методика. Владимир Леонович сам таким больным имплантировал стент-графты.
Сейчас это неинвазивное вмешательство, проводится через бедренную артерию, путем ее обнажения и введения специальных устройств, так называемых, стент-графтов. Это англоязычный термин, под стентом мы понимаем сетчатую структуру, а под графтом мы понимаем сосудистый протез. Это сосудистый протез, который покрыт металлической сеткой, но металлическая сетка имеет память формы, так называемую. Это специальный сплав – нитинол, он свернут в пружинку, под воздействием температуры тела он раскрывается и устанавливается внутри аорты, закрывая при этом проксимальную фенестрацию. В этом случае гемодинамика более-менее ремоделируется и пациент имеет все возможности продолжить медикаментозную терапию и иметь более-менее сносное качество жизни в дальнейшем.
Но, эта методика имеет массу ограничений. Например, очень часто расслоение третьего типа, или дистальное расслоение, происходит непосредственно у основания, у устья основных сосудов, которые питают, например, головной мозг. Одним из них является левая подключичная артерия. Стент-графты имеют свойство парусности, они могут смещаться под воздействием тока крови в сосуде. Чтобы он не смещался, нужно хотя бы 2 сантиметра свободной зоны, не пораженной, чтобы его закрепить. К сожалению, в этом случае нет такой зоны, поэтому, приходится закрывать левую подключичную артерию, что чревато, например, развитием инсульта у 15% больных. Другим важным моментом является то, что сосуды, которые отходят от аорты в брюшной полости, по-другому мы их называем «висцеральные сосуды» – то же самое, очень часто происходит фенестрация, и эти сосуды тоже никоим образом нельзя произвести их питание непосредственно из стенд-графта. Это главное ограничение, которое не позволяет их использовать достаточно широко.
К. Бутова:
Какие открытые хирургические методы предлагают?
М. Соборов:
Хирургические – стандартные у нас операции. Чтобы решить проблему, о которой я говорил, используют так называемый дебранчинг, методику дебранчинга, то есть методику сосудистого переключения. То есть свободные зоны сосудов, которые отходят от зоны поражения, переключают в зоны там, где не имплантирован стент-графт. Но это сложная операция, она проходит в 2 этапа. Она сродни открытой операции и, в принципе, очень близка к стандартной открытой процедуре. Есть еще методики, допустим, они называются имплантацией фенестрируемых протезов. Индивидуально именно под пациента выпускается протез, в котором есть дырочки, из которых будут снабжаться висцеральные сосуды. Очень дорогой протез, он делается очень долго, порой, время не терпит, даже если исключить фактор дороговизны. Либо можно взять, имплантировать сосудистый протез, стент-графт, в этот висцеральный сосуд, а его устье вывести за границы сосудистого протеза. Тоже очень сложная процедура.
К. Бутова:
То есть заболевание непростое и операция не из легких?
М. Соборов:
Да, но есть методика, называется стентирование, например, аорты, когда мы просто берем голый металлический стент – сетчатая трубка, ширина ячейки 1 сантиметр. Чтобы спасти жизнь больного, помещаем стент в зону этих сосудов, раздуваем баллончиком его до необходимых размеров, чтобы интима вернулась в исходное положение, присоединилась к медиа. При этом все висцеральные сосуды через сетчатую структуру полностью питаются. Процедура сложная, потому что необходимо раздувать вручную баллон, тем не менее, в умелых руках она, с моей точки зрения, безопасна.
Есть еще гибридный способ, когда мы делаем операцию в верхнем отделе, а в дистальных, нижних отделах выполняем методики стентирования. С моей точки зрения это самый прогрессивный способ.
Результаты хирургического лечения? Первый тип расслоения, второй тип – они хорошие. Но, к сожалению, только в специализированных клиниках, где не менее 200 операций в год проходит.
К. Бутова:
В Москве вы назвали 3 таких клиники.
М. Соборов:
Не только они. В Москве еще есть научный центр сердечно-сосудистой хирургии имени А.Н.Бакулева, в Москве есть институт трансплантологии, и самое главное учреждение, где больше всего проходит таких операций – это Российский научный центр хирургии имени академика Б.В.Петровского. Академик Кирилл Владимирович Белов и его ученик Эдуард Рафаэлович Чарчян выполняют большое количество таких процедур с очень хорошими результатами. У них летальность при таких операциях 2 года назад была 0, ни один больной во время операции не умер. Есть еще один ученик Юрия Владимировича, который работает в клиническом центре первого медицинского института, Роман Николаевич Комаров, тоже с очень большим успехом выполняет такие операции.
К. Бутова:
Получается, только единичные хирурги владеют техникой выполнения данных операций и это очень высокотехнологично.
М. Соборов:
Получается, да. Но страна у нас большая и достаточно протяженная. Поэтому, приходится вылетать в различные регионы. В какой-то степени, скорее, сарафанное радио, и пациенты узнают, закупают сами очень часто, либо клиника закупает и вызывают специалиста, который умеет выполнять манипуляции со стент-графтом. Сейчас в большинстве крупных клиник нашей страны эти операции выполняются самостоятельно, имплантации стент-графтов. Но очень часто приходится в экстренных ситуациях все равно вылетать и выполнять эти процедуры, особенно имплантацию стентов. Я считаю, это спасение для пациентов. Несмотря на то, что не всегда закрывается, не всегда полностью интима прилежит к медиа, не всегда расслоение полностью купируется, пациенты с хорошими не только клиническими результатами, но и с качеством жизни, живут более 5 лет. Для нашей страны — это оптимально, это выход из положения в таких ситуациях. Более 5 лет живут после имплантации стент-графтов, когда у пациента было острое расслоение, стентов и стент-графтов.
К. Бутова:
Как-то дальше можно продлить свою жизнь?
М. Соборов:
Нужно делать операцию в плановом порядке. И желательно этапно сделать. Если это первый тип расслоения, который начинается от восходящей аорты и заканчивается на уровне ее бифуркации, тогда самым безопасным является этапное хирургическое вмешательство. Сначала восходящий отдел, дуга, нисходящий, там в зависимости от последовательности. Где-то в 2, 3 этапа нужно такую операцию делать с перерывом в полгода.
К. Бутова:
Какой прогноз на дальнейшую жизнь после всех операций?
М. Соборов:
После всех операций, опять же, по моим наблюдениям – более 5 лет, а в общем-то, и 10, и 15 лет.
К. Бутова:
То есть в принципе, если всё соблюдать, вовремя прооперироваться, вовремя поставить диагноз, то можно…
М. Соборов:
Диагноз редко ставят вовремя, обычно больного уже привозят в остром состоянии. Ему закрывают – основной, первый этап операции – проксимальную фенестрацию. Затем, если у больного есть воля на то, чтобы лечиться, есть большое желание выжить, тогда происходит поэтапное лечение. В дальнейшем эти пациенты достаточно долго живут, соблюдая определенные требования – это контроль артериального давления, нельзя, чтобы оно повышалось, и подъем тяжестей, определенный прием медикаментозных препаратов постоянно, в частности, бета-блокаторов, ограничение физической нагрузки, как я уже сказал, обследование раз в полгода – год, в зависимости от того, как протекает заболевание.
К. Бутова:
Спасибо, Марк Алексеевич. Очень интересная у нас была сегодня беседа.
У нас в студии был кандидат медицинских наук, сердечно-сосудистый хирург Соборов Марк Алексеевич. С вами была Бутова Ксения.
Расслоение аорты — Симптом Инфо
Основные факты о расслоении аорты
Что такое аорта и из каких слоев она состоит?
Какие причины приводят к расслоению аорты?
Какие признаки и симптомы расслоения появляются раньше всего?
Как проводится диагностика расслоения аорты?
Какие методы лечения обычно используют сосудистые хирурги?
От чего зависит прогноз выздоровления при расслоении аорты?
Можно ли предотвратить развитие расслоения аорты?
Основные факты о расслоении аорты
1. Расслоение аорты — это состояние, при котором происходит разрыв внутренней оболочки аорты, в результате чего крови поступает в пространство, образующееся при отделении одного слоя стенки аорты от другого. При этом просвет аорты делиться на 2 канала: истинный и ложный просветы.
2. Ключевым симптомом расслоения аорты является выраженный болевой синдром в грудной клетке или признаки коллаптоидного состояния, сопровождающегося выраженным профузным потом, тошнотой, одышкой, резкой слабостью, обмороком или потерей сознания. При распространении расслоения аорты на брюшной отдел аорты возможно появление боли в животе или боли в спине.
3. По классификации Стенфорда выделяют 2 основных типа расслоения: тип А (расслоение возникает в восходящем отделе аорты или в области дуги аорты), при котором чаще используется хирургическое лечение, и тип В (расслоение возникает в нисходящем отделе грудной аорты) при котором в остром периоде используется медикаментозная терапия, при переходе в хроническую стадию расслоения – реконструктивная операция.
4. При развитии острого расслоения смертность пациентов крайне высока и без своевременного лечения достигает 80-90%.
5. Оптимальными условиями снижения факторов риска и профилактики расслоения аорты являются коррекция высокого артериального давления, повышенного уровня холестерина, сахарного диабета и отказ от курения.
Что такое аорта и из каких слоев она состоит?
Аорта является большим кровеносным сосудом, который обеспечивает поступление крови от сердца к остальным органам и тканям организма. Последовательный выброс крови в аорту осуществляется благодаря синхронной работе миокарда и аортального клапана. Сокращаясь в систолу левый желудочек выбрасывает кровь в восходящую аорту и дугу, от которой отходят крупные артериальные магистрали, кровоснабжающие и питающие кислородом головной мозг и верхние конечности (руки). Обратному току крови в диастолу препятствует аортальный клапан. В результате этого механизма в просвете аорты поддерживается артериальное давление, проталкивающее кровь к остальным сосудам.
Далее кровь поступает из дуги в нисходящею часть грудной аорты и затем в ее брюшной отдел, расположенный в животе, где делится на подвздошные артерии, питающие нижние конечности (ноги). На протяжении нисходящего грудобрюшного отдела от аорты отходят различные магистральные артерии, которые обеспечивают кровоснабжение спинного мозга, желудка, кишечника, других органов пищеварения и почек. Непосредственно в начальном отделе аорты от нее отходят артерии, питающие кровью сам миокарда – это коронарные артерии, заполнение которых происходит в диастолу с временным ретроградным (обратным) током крови.
Аорта на всем протяжении имеет толстую стенку с тремя слоями, которые позволяют сдерживать высокое артериальное давление, возникающее при мощном сокращении миокарда при сердечном выбросе. Внутренний слой носит название интимы или интимальной оболочки. Средний или промежуточный слой называется медиа и состоит из мышечных и соединительно-тканных клеток. Внешний слой – адвентиция, который состоит в основном из соединительно-тканных волокон. Интима это слой, который постоянно контактирует с кровью, медиа и адвентиция выполняют каркасную (опорную), эластическую и пропульсивную функцию, позволяя аорте «подстраиваться» под изменения давления и менять свой диаметр при увеличении потока крови, возникающего при сокращении миокарда.
Рис.1 Стенки аорты и формирование расслоения
При расслоении аорты в интимальной оболочке происходит разрыв, в результате которого часть крови забрасывается в пространство между интимой и средней оболочкой, вызывая отделение одной оболочки от другой. В результате такого воздействия аорта оказывается разделенной на 2 канала: истинный – со всех сторон изнутри покрытый интимой и ложный – представленный смежными поверхностями интимы и медии. Сам процесс отделения одной сосудистой оболочки от другой носит медицинское название диссекции, поэтому очень часто в терминологии можно встретить название диссекции аорты.
Сформированный канал может быть коротким и распространяться только на один отдел аорты (например, на восходящую аорту) или может проходить по всей длине аорты. Бывает так, что формирующийся в результате расслоения аорты слепой карман подвергается частичному тромбированию. Иногда, в дистальнее (ниже по ходу тока крови) расположенной аорте образуются так называемые фенестрации – отверстия, через которые кровь обратно возвращается в истинный просвет аорты.
Рис.2 Расслоение восходящего отдела аорты
В некоторых случаях, диссекция может распространяться сразу на все 3 оболочки, вызывая полный разрыв стенки аорты и почти 100% летальный исход. Сам процесс повреждения стенки при расслоении аорты почти всегда сопровождается выраженными болями, по характеру и локализации которых можно приблизительно определить, где произошло расслоение.
Существует 2 основных классификации расслоения аорты: классификация по Де Бейки и Стенфордская классификация.
По классификации Майкла ДеБейки, расслоения аорты делятся на 3 основных типа: тип I – проксимальная фенестрация находится в восходящей аорте и распространяется на все отделы грудной и брюшной аорты; тип II – проксимальная фенестрация находится в восходящей аорте, редко дуге и распространение ограничено только восходящим отделом и дугой; тип III – проксимальная фенестрация находится ниже левой подключичной артерии и расслоение аорты распространяется на ее нижележащие отделы.
Рис.3 Классификация расслоения по ДеБейки
Стенфордская классификация несколько проще, используется в настоящее время чаще и в ней расслоение аорты делится на 2 типа:
Тип A – в процесс расслоения вовлечены восходящая аорта и дуга.
Тип B – расслоение распространяется только на нисходящие отделы аорты.
Рис.4 Классификация Стенфордского университета
С тактической точки зрения классификация по Стенфорду является более удобной и оправданной, поскольку позволяет четко разделить, кому из пациентов требуется экстренное хирургическое лечение (тип А), кого можно пролечить медикаментозно до стабилизации состояния (тип В) и прооперировать при соответствующих показаниях в отдаленном периоде.
В редких случаях расслоение аорты происходит вообще без появления симптомов и изменения, характерные для диссекции аорты, выявляются случайно при проведении инструментальной визуализиации (например, при проведении эхокардиографии или компьютерной томографии с контрастированием).
Какие причины приводят к расслоению аорты?
В настоящее время до конца не понятно, почему при расслоении аорты происходит первичная диссекция в интимальном слое, но полагают, что она происходит в слабой точке и при воздействии комбинации факторов, из которых наиболее подтвержденными являются:
Высокое кровяное давление: В большинстве случаев расслоение аорты возникает на фоне высокого артериального давления (гипертония). На протяжении всей жизни человека, аорте приходится переносить серьезные нагрузки, перерастяжение и изменения давления при каждом сердечном сокращении. При длительно существующей артериальной гипертензии это неизбежно приводит к ослаблению стенки аорты в каком то из отделов.
Также существует ряд состояний, при которых увеличиваются риски ослабления и дегенерации стенки аорты, соответственно увеличения риска развития расслоения аорты:
- Двустворчатый аортальный клапан (врожденная аномалия аортального клапана)
- Синдром Марфана
- Синдром Элерса-Данло
- Синдром Тернера
- Сифилис
- Употребление кокаина
Беременность: Беременность является крайне редким фактором риска, но, тем не менее, такие факторы как дистрофические гормональные изменения стенки аорты и возникающая в 3 триметре преэклапсия (артериальная гипертензия беременных) существенно увеличивает вероятность диссекции интимы в третьем триместре и в раннем послеродовом периоде.
Травма: Тупая травма, как известно, способствует возникновению расслоению аорты, особенно после дорожно-транспортных происшествий, сопровождающихся ударом грудной клетки о руль, о панель приборов и т.д.
Осложнение хирургических манипуляций: Расслоение аорты может быть осложнением медицинских манипуляций и операций, включая такие как коронарное шунтирование и протезирование аортального и митрального клапанов. Очень редко диссекция стенки аорты может возникать в результате катетеризации сердца и проведения коронарографии.
Какие признаки и симптомы расслоения появляются раньше всего?
Самым ранним и распространенным симптомом расслоения аорты является появление боли в грудной клетки, причем в большинстве случаев этот симптом возникает внезапно и описывается самим пациентом как ощущение разрыва в грудной клетке. В зависимости от места формирования диссекции интимы формируется характерный симптомокомплекс заболевания. Если расслоение возникает в восходящем отделе аорты или в области дуги аорты характерно появление боли в грудной клетке или в верхней части спины и в межлопаточном пространстве. При расслоении, расположенном в нисходящем отделе аорты, возможно появление боли в пояснице или боку. При распространении расслоения на артерии, кровоснабжающие желудочно-кишечный тракт, появляются боли в животе.
Из-за выраженного болевого синдрома и возможного кровотечения возможно появление таких симптомов как тошнота, резкая слабость и потливость, одышка. У пациента развивается предобморочное состояние.
Рис.5 Распространение расслоения на висцеральные артерии
Остальные симптомы зависят от вовлечения в процесс расслоения других артериальных ветвей аорты. Например, если диссекция вовлекает артерии, кровоснабжающие головной мозг, то отображением такого расслоения является развитие такого грозного осложнения как острое нарушение мозгового кровообращения или инсульт. Если при расслоении повреждаются артерии, отходящие от аорты в нижнегрудном отделе и питающие спинной мозг, может возникнуть параплегия или парез органов малого таза и нижних конечностей.
Иногда, локализуясь в восходящем отделе аорты и непосредственно в области отхождения от аорты коронарных артерий, расслоение может привести к ограничению кровоснабжения мышечной ткани сердца и развитию инфаркта миокарда, который, по сути, может стать единственным клиническим проявлением и симптомом расслоения аорты. При прорыве в полость перикарда возможно развитие тампонады сердца.
Рис.6 Тампонада сердца при разрыве восходящей аорты
В редких случаях у пациента возможно развитие застойной сердечной недостаточности, появляющейся в результате повреждения аортального клапана и развития аортальной недостаточности. При этом происходит повреждение клапанного аппарата, который оказывается не в состоянии противостоять обратному диастолическому току крови и кровь обратно проникает в левый желудочек, вызывая его перегрузку. Повышение давления в полости левого желудочка провоцирует ограничение оттока крови от легких, что в конечном итоге приводит к застойным явлениям в легких и возникновению постепенного или внезапного отека. Клиническим отображением таких патологических изменений является постепенно появление одышки и других нарушений дыхания в виде затруднения вдоха.
Боли в грудной клетке при расслоении аорты можно спутать с симптомами острого инфаркта миокарда, однако внезапность появления, отсутствие ишемических изменений на электокардиограмме (ЭКГ) и патологические изменения аорты на рентгенограмме грудной клетки говорят больше в пользу расслоения.
Появление болей в спине или в животе можно спутать с болями, возникающими при мочекаменной болезни и развитии почечной колики. Уточнить диагноз позволяет ультразвуковое исследование (УЗИ) или компьютерная томография (КТ), во время которых можно вместе почечного конкремента (камня) выявить наличие аневризматического расширения аорты или наличие патологической мембраны в просвете аорты.
Как проводится диагностика расслоения аорты?
В настоящее время выделяют 3 основных причины болей в области сердца, которые потенциально могут привести к внезапному летальному исходу: острый инфаркт миокарда, расслоение аорты и тромбоэмболия легочной артерии. Соответственно и диагностический поиск в первую очередь должен быть направлен на выявление или исключение этих состояний.
Очень часто при этих заболеваниях состояние пациента становится нестабильным, возникают затруднения дыхания, аритмии, снижается артериальное давление, изменяется сознание вплоть до его полной потери. Это требует одновременного оказания экстренной медицинской помощи, нередко реанимационных мероприятий и дообследования.
Анамнез заболевания
Сбор анамнеза заболевания является одним из первых шагов в диагностике расслоения аорты. При определении диагноза важно учитывать не только симптомы, но и основные факторы риска, способствующие развитию данной патологии. Это и высокое артериальное давление, и генетический или семейный анамнез патологии аорты или клапанов, и наличие других предрасполагающих медицинских состояний.
Осмотр
Физическое обследование может выявить потенциальные осложнения аневризмы аорты и позволит наметить мероприятия, проведение которых необходимо для установки точного диагноза и определения оптимальной тактики лечения. Опять таки, симптомы будут зависеть от места возникновения расслоения в аорте и вовлечения конкретных органов в патологический процесс. Ниже приведены симптомы, которые нередко выявляются при осмотре при развитии расслоения аорты:
- Разница артериального давления между руками
- Разница в пульсе между руками и ногами, задержка пульса или его полное отсутствие на ногах или руках
- Ослабление дыхания в нижних отделах легких при аускультации, появление притупление звука при перкуссии над этими отделами
- Появление шума в проекции аортального клапана, выслушиваемого при аускультации во 2-3 межреберье справа от грудины
- Появление симптомов, характерных для инсульта
- Параплегия
Инструментальная диагностика
В первую очередь при подозрении на расслоение аорты и другие сходные клинически состояния проводят такие инструментальные исследования, как электрокардиография и рентген грудной клетки. Если расслоение аорты не распространяется на коронарные артерии, ЭКГ обычно имеет нормальный вид. При рентгенографии можно выявить изменение формы аорты, расширение средостения (пространство грудной клетки между 2-мя легкими, где расположены сердце, аорта, полая вена, трахея, пищевод и другие органы) или непосредственно увеличение и изменение контуров аорты.
Оптимальным диагностическим тестом выбора является компьютерная томография (КТ) с контрастированием, то есть КТ в ангиографическом режиме. Одной из особенностей использования КТ при расслоении аорты является необходимость проведения исследования сразу 2-х анатомических областей: грудной клетки и брюшной полости. В настоящее время это самый информативный метод диагностики расслоения аорты, а выполнение контрастирования позволяет разобраться в анатомии патологии и определить тактику дальнейшего лечения. При необходимости исследование может быть дополнено проведением чреспищеводной эхокардиографии, с помощью которой можно оценить состояние клапанов сердца и других потенциальной патологии сердца, восходящей аорты.
Рис.7 Компьютерная томография при расслоении 3 типа (тип В)
Магнитно-резонансная томография (МРТ) также может быть использована для выявления расслоения аорты, однако она не совсем подходит для обследования пациентов, находящихся в нестабильном состоянии, поскольку занимает больше времени и трудоемка в исполнении по сравнению с компьютерной томографией.
Какие методы лечения обычно используют сосудистые хирурги?
В первую очередь при возникновении расслоения аорты необходимо стабилизировать состояние пациента. Для этого необходима госпитализация в отделение реанимации, где пациенту обеспечат кислородную поддержку, наладят мониторирование сердечной и дыхательной деятельности, установят катетеры для внутривенного введения лекарственных препаратов, проведут дополнительное обследование и при необходимости подготовят к операции.
Прежде всего, пациенту назначат препараты, механизм действия которых заключается в снижении артериального давления и коррекции возникших нарушений ритма. Их введение необходимо для предотвращения дальнейшего расслоения аорты на другие отделы и профилактики разрыва аорты. Препаратами выбора в этой ситуации являются бета-блокаторы, например эсмолол [Бревиблок – Brevibloc], лабеталол [Нормодин – Normodyne, Трандат – Trandate], метопролол [Лопрессор – Lopressor, Топрол – Toprol XL]), которые снижают действие адреналина на сердце и кровеносные сосуды. Также в терапии используется нитроглицерин, который вызывает расширение кровеносных сосудов, преимущественно вен нижних конечностей, что позволяет уменьшить приток крови к сердцу и снизить артериальное давление. Безусловно, эти препараты нельзя использовать, когда пациент находится в шоковом состоянии с низким артериальным давлением. Вся медикаментозная поддержка обычно зависит от состояния гемодинамики пациента, уровня артериального давления и сердечной сократимости.
Из-за высокого риска разрыва аорты и прогрессирования расслоения, пациенты с диагностированным расслоением типа А по Стенфордской классификации нуждаются в срочном хирургическом лечении. Во время операции удаляют пораженный участок аорты и выполняют его протезирование. При повреждении аортального клапана также может быть выполнено его протезирование и имплантация искусственного клапана.
Рис.8 Протезирование восходящей аорты
Проведение медикаментозного (нехирургического) лечения предпочтительно при расслоении аорты типа B, когда в патологический процесс вовлекается нисходящая аорта. При этом типе расслоения тактика лечения определяется для каждого пациента индивидуально. Если нет угрозы прогрессирования расслоения, нет признаков вовлечения в процесс диссекции крупных артерий, отходящих от аорты, и признаков нарушений кровообращения в органах, кровоснабжаемых этими артериями, то используется тактика консервативного лечения. При диагностике осложненного течения пациент нуждается в проведении более агрессивного лечения, выполнении эндоваскулярной коррекции или открытой операции.
Рис.9 Эндопротезирование при расслоении аорты типа В
От чего зависит прогноз выздоровления при расслоении аорты?
Прогнозы течения расслоения аорты зависят от многих факторов. Основными из них являются сроки обращения за медицинской помощью и постановки точного диагноза, локализации места диссекции аорты и распространения на остальные отделы аорты. Так известно, что при разрушении всех 3 слоев стенки аорты во время диссекции смертность может достигать 80-90%, из них более 50% пациентов погибают в домашних условиях или транспортировке в больницу.
При расслоении аорты типа А летальность без лечения или с медикаментозной терапией остается очень высокой, что диктует необходимость выполнения экстренного хирургического лечения, которое позволяет снизить цифры летальности до 10-20%.
Летальность при остром расслоении аорты типа B составляет порядка 20-25%, что в абсолютных цифрах не сопоставимо ниже летальности, возникавшей ранее после хирургического лечения (более 30%), почему собственно и предпринимается преимущественно тактика консервативного медикаментозного лечения.
Можно ли предотвратить развитие расслоения аорты?
Как и при любом сердечно-сосудистом заболевании, своевременно назначенное лечение является ключевым методом профилактики. Стабилизация и лечение высокого артериального давления, контроль за уровнем глюкозы при сахарном диабете, коррекция уровня холестерина и отказ от курения являются основными путями профилактики развития и прогрессирования практически всех приобретенных сердечно-сосудистых заболеваний. Если учесть тот факт, что 70% пациентов с расслоением аорты являются гипертониками, контроль артериального давления следует расценивать как основной из факторов риска и все усилия по профилактике должны быть направлены на обязательную коррекцию именно этого фактора.
В любом случае, появление такого симптома как боли в грудной клетке не должно оставаться без внимания и необходимо немедленное обращение в службу скорой медицинской помощи 03 или 911.
81
10. Hanneman K., Newman B., Chan F. Congenital variants and
anomalies of the aortic arch. Radiographics. 2017;37(1):32-51.
PMID: 27860551. https://doi.org/10.1148/rg.2017160033
11. Fillinger M.F., Greenberg R.K., McKinsey J.F., Chaikof E.L., Society
for Vascular Surgery Ad Hoc Committee on TEVAR Reporting
Standards. Reporting standards for thoracic endovascular
aortic repair (TEVAR). J Vasc Surg. 2010;52(4):1022-1033. PMID:
20888533. https://doi.org/10.1016/j.jvs.2010.07.008
12. Popieluszko P., Henry B.M., Sanna B., Hsieh W.C., Saganiak K.,
Pękala P.A., Walocha J.A., Tomaszewski K.A. A systematic
review and meta-analysis of variations in branching patterns
of the adult aortic arch. J Vasc Surg. 2018;68(1):298-306.e10.
PMID: 28865978. https://doi.org/10.1016/j.jvs.2017.06.097
13. Berko N.S., Jain V.R., Godelman A., Stein E.G., Ghosh S.,
Haramati L.B. Variants and anomalies of thoracic vasculature
on computed tomographic angiography in adults. J Comput
Assist Tomogr. 2009;33(4):523-528. PMID: 19638843. https://
doi.org/10.1097/RCT.0b013e3181888343
14. Uchino A., Saito N., Okada Y., Kozawa E., Nishi N., Mizukoshi W.,
Nakajima R., Takahashi M., Watanabe Y. Variation of the
origin of the left common carotid artery diagnosed by CT
angiography. Surg Radiol Anat. 2013;35(4):339-342. PMID:
23129264. https://doi.org/10.1007/s00276-012-1038-4
15. Müller M., Schmitz B.L., Pauls S., Schick M., Röhrer S., Kapapa T.,
Schlötzer W. Variations of the aortic arch — a study on the most
common branching patterns. Acta Radiol. 2011;52(7):738-742.
PMID: 21596797. https://doi.org/10.1258/ar.2011.110013
16. Malone C.D., Urbania T.H., Crook S.E.S., Hope M.D. Bovine
aortic arch: a novel association with thoracic aortic dilation.
Clin Radiol. 2012;67(1):28-31. PMID: 22070947. https://doi.
org/10.1016/j.crad.2011.04.004
17. Vučurević G., Marinković S., Puškaš L., Kovačević I., Tanasković S.,
Radak D., Ilić A. Anatomy and radiology of the variations
of aortic arch branches in 1,266 patients. Folia Morphol
(Warsz). 2013;72(2):113-122. PMID: 23740497. https://doi.
org/10.5603/fm.2013.0019
18. Meyer A.M., Turek J.W., Froud J., Endelman L.A., Cavanaugh N.B.,
Torres J.E., Ashwath R. Insights into arch vessel development
in the bovine aortic arch. Pediatr Cardiol. 2019;40(7):1445-
1449. PMID: 31332468. https://doi.org/10.1007/s00246-019-
02156-6
19. Hagan P.G., Nienaber C.A., Isselbacher E.M., Bruckman D.,
Karavite D.J., Russman P.L., Evangelista A., Fattori R., Suzuki T.,
Oh J.K., Moore A.G., Malouf J.F., Pape L.A., Gaca C., Sechtem
U., Lenferink S., Deutsch H.J., Diedrichs H., Marcos y
Robles J., Llovet A., Gilon D., Das S.K., Armstrong W.F.,
Deeb G.M., Eagle K.A. The International Registry of Acute
Aortic Dissection (IRAD): new insights into an old disease.
JAMA. 2000;283(7):897-903. PMID: 10685714. https://doi.
org/10.1001/jama.283.7.897
20. Fattouch K., Sampognaro R., Navarra E., Caruso M., Pisano C.,
Coppola G., Speziale G., Ruvolo G. Long-term results after
repair of type A acute aortic dissection according to false
lumen patency. Ann Thorac Surg. 2009;88(4):1244-1250. PMID:
19766814. https://doi.org/10.1016/j.athoracsur.2009.06.055
21. Tsilimparis N., Debus E.S., von Kodolitsch Y., Wipper S., Rohls
F., Detter C., Roeder B., Kölbel T. Branched versus fenestrated
endografts for endovascular repair of aortic arch lesions. J
Vasc Surg. 2016;64(3):592-599. PMID: 27313087. https://doi.
org/10.1016/j.jvs.2016.03.410
22. Verscheure D., Haulon S., Tsilimparis N., Resch T., Wanhainen A.,
Mani K., Dias N., Sobocinski J., Eagleton M., Ferreira M.,
Schurink G.W., Modarai B., Abisi S., Kasprzak P., Adam D., Cheng
S., Maurel B., Jakimowicz T., Watkins A.C., Sonesson B., Claridge
M., Fabre D., Kolbel T. Endovascular treatment of post type A
chronic aortic arch dissection with a branched endograft:
early results from a retrospective international multicenter
study. Ann Surg. 2019. Online ahead of print. PMID: 30973389.
https://doi.org/10.1097/SLA.0000000000003310
23. Shrestha M., Martens A., Kaufeld T., Beckmann E., Bertele S.,
Krueger H., Neuser J., Fleissner F., Ius F., Alhadi F.A., Hanke J.,
Schmitto J.D., Cebotari S., Karck M., Haverich A., Chavan A.
Single-centre experience with the frozen elephant trunk
technique in 251 patients over 15 years. Eur J Cardiothorac
Surg. 2017;52(5):858-866. PMID: 28977379. https://doi.
org/10.1093/ejcts/ezx218
24. Shimamura K., Kuratani T., Matsumiya G., Shirakawa Y.,
Takeuchi M., Takano H., Sawa Y. Hybrid endovascular aortic
arch repair using branched endoprosthesis: the second-
generation “branched” open stent-grafting technique. J
Thorac Cardiovasc Surg. 2009;138(1):46-52. PMID: 19577055.
https://doi.org/10.1016/j.jtcvs.2009.03.025
25. Чернявский А.М., Ляшенко М.М., Сирота Д.А., Хван Д.С.,
Козлов Б.Н., Панфилов Д.С., Лукинов В.Л. Гибридные тех-
нологии при хирургическом лечении проксимальных
расслоений аорты. Российский кардиологический журнал.
2018;(11):8-13. [Chernyavsky A.M., Lyashenko M.M., Sirota D.A.,
Khvan D.S., Kozlov B.N., Panlov D.S., Lukinov V.L. Hybrid
technology in the surgical treatment of proximal aortic
dissection. Russian Journal of Cardiology. 2018;23(11):8-13. (In
Russ.)] https://doi.org/10.15829/1560-4071-2018-11-8-13
26. Козлов Б.Н., Панфилов Д.С., Кузнецов М.С., Насрашвили Г.Г.,
Шипулин В.М. Пятилетний опыт хирургического лечения
аневризм грудной аорты по методике «frozen elephant
trunk». Кардиология и сердечно-сосудистая хирургия.
2018;11(4):43-46. [Kozlov B.N., Panlov D.S., Kuznetsov M.S.,
Nasrashvili G.G., Shipulin V.M. Five-year experience of frozen
elephant trunk procedure for thoracic aortic aneurysms.
Russian Journal of Cardiology and Cardiovascular Surgery =
Kardiologiya i serdechno-sosudistaya khirurgiya. 2018;11(4):43-
46. (In Russ.)] https://doi.org/10.17116/kardio201811443
27. Charchyan E., Breshenkov D., Belov Y. Follow-up outcomes
after the frozen elephant trunk technique in chronic type B
dissection. Eur J Cardiothorac Surg. 2020;57(5):904-911. PMID:
31899477. https://doi.org/10.1093/ejcts/ezz348
Анатомическая вариабельность строения дуги и грудного отдела аорты и ее влияние
на патологические состояния аорты
разрыв, расслаивающая аневризма, причины, симптомы
Расслоение аорты — одно из самых серьезных заболеваний, которое представляет собой смертельную угрозу для человека, характеризуется серьезной патологией интимы (сосуда), а кровь расслаивает ее стенку, тем самым нарушая целостность интимы. Стоит отметить, если происходит разрыв сосуда, то помощь необходимо оказать в ближайшие часы, мировая статистика неумолима: 2/3 пострадавших, которые своевременно не обратились в мед. учреждение, умирают в результате сильного внутреннего кровотечения. Кстати, несмотря на то, что методы определения расслаивающейся аневризмы аорты довольно просты, часто специалисты не могут распознать данное заболевание. К сожалению, прогнозы по выздоровлению пациента не такие уж и радужные, третья часть прооперированных больных умирает. Поэтому крайне важно, распознать разрыв аорты по первым же симптомам.
Симптомы заболевания
Если происходит расслоение аорты то симптомы будут выражаться в резкой, распирающей боли за грудиной, болевые ощущение бывают настолько сильными, что порой становится трудно дышать, часто наблюдается простреливающая боль в область спины. Со временем болевые ощущения только усиливаются, если расслаивающая аневризма аорты продолжает прогрессировать. Боль бывает невыносимой, человек может потерять создание от болевого шока. Наибольшая концентрация боли отмечается в области сердца, может простреливать в левую руку. Чаще всего резко понижается артериальное давление, а реже, наоборот, наблюдается его резкий скачок.
Если происходит разрыв аорты, то пульс в конечностях у пострадавшего может не прощупываться. При попадании крови в бронхи у пациентов отмечается кровохарканье, при попадании кровяных сгустков в пищевод бывает кровавая рвота.
Также признаком заболевания является сильнейшая одышка, в 30% случаев наблюдаются симптомы сердечной недостаточности. Если происходит расслоение аорты в брюшине, тогда отмечается резкая боль в районе живота. Появляется чувство онемения в нижних конечностях, болевые ощущения в ногах. При повреждении сосудов брюшной полости может быть нарушена функция других органов, например, кишечника. Разрыв аневризмы аорты в брюшине часто нарушает кровообращение в спинной мозг, в результате чего наблюдается частичный паралич либо нарушение координации.
Аортальный приступ является непроходящим, боль может только усиливаться. Часто отмечается крайнее беспокойство пациентов, они просто не могут «найти себе места», болевые ощущение не притупляются при смене положения тела, в отличии, например, от стенокардии, в данном случае боль стихает в состоянии покоя.
Почему случается разрыв
Известно, что расслоение аорты происходит вследствие течения других изменений средней оболочки. Существуют механические причины, например, поднятие больших тяжестей, сильные травмы — словом, все, что может вызвать резкий подъем артериального давления.
Также расслоиться аорта может из-за перенесенных заболеваний, в результате чего начинается дегенерация тканей сосудов.
Конечно, самые частые причины заболевания именно заболевания, к таковым относятся:
- атеросклероз, в особенности при сильном поражении сосудов;
- гипертония, а также иные заболевания, характеризующие резкими скачками артериального давления;
- аортитом часто страдают пациенты, переболевшие сифилисом;
- состояние стресса, склонность к депрессиям;
- различные врожденные пороки.
Самые редкие причины — попадание в сосуд инородных тел при прямом механическом давлении.
Также помимо вышеуказанных причин существует еще несколько:
- мужской пол;
- наследственная предрасположенность;
- возраст после 60-ти.
Кстати, недавние исследования показали, что мужчины более склонны к разрыву аорты, почти в 3 раза чаще данное заболевание диагностируется у сильного пола. Возможно, на данную причину влияет большая склонность мужчин к вредным привычкам, повышенные физические нагрузки и часто халатное отношение к собственному здоровью. У пожилых людей в силу возраста наблюдаются дегенеративные изменения в сосудах, гипертензия, атеросклероз и т.д., что повышает риск расслаивающей аневризмы аорты.
К расслоению аорты довольно часто приводит синдром Марфана, представляющий собой генетическую аномалию, при которой происходит нарушение развития стенок сосудов. При данном заболевании стенки сосудов не эластичны, они ломкие и могут разорваться под давлением крови. У пациентов, страдающих синдромом Марфана, диагностируется расслаивающаяся аневризма аорты в молодом возрасте, большая часть больных не доживает до 40 лет.
Но какая бы ни была причина, расслоение аорты лечиться исключительно операционным способом.
Стадии заболевания
Специалистами выделяется следующая классификация стадий разрыва сосуда:
- При острой форме расслоение аорты длится не более 2 суток, чаще всего острая стадия заканчивает смертью больного в первые несколько минут после разрыва. Мировая статистика отмечает, что около в 90% случаев наступает смерть больного еще до госпитализации.
- Подострая стадия может длится 2-4 недели.
- Хроническая форма характеризуется тем, что процесс расслоения аневризмы аорты может длиться месяцами, а бывает и годами. Именно последняя из стадий благоприятна в своем развитии при своевременном хирургическом вмешательстве.
При острой стадии часты случаи, когда даже скорая помощь не может успеть к пациенту, человек умирает от обильного внутреннего кровотечения.
Также существует классификация ДеБейки, по которой выделяются 3 вида расслоения:
- надрыв внутренней оболочки, концентрирующийся в восходящей части аорты, расслоение стенок сосуда тянется до самой брюшины;
- разрыв внутренней оболочки локализуется исключительной в восходящей части аорты;
- надрыв внутренней оболочки локализуется в начале нисходящей части аорты.
Стэнфордская классификация делит заболевание на А и В тип, расслаивающаяся аневризма аорты возникает в восходящей либо в нисходящей области сосуда. Тип А характеризуется частыми осложнениями и летальными случаями.
Осложнения
Самыми распространенными осложнениями после расслаивания аорты являются инфаркт миокарда и инсульт, также возможен полный или частичный паралич нижних конечностей, из-за нарушения тока крови.
В случае нарушения кровообращения в спинном мозге возможна дегенерация функций спинного мозга.
Однако самым опасным осложнением заболевания является разрыв интимы и обильное внутреннее кровотечение, которое может привести к смерти больного.
Диагностика
Так как при острой стадии заболевания счет жизни пациента идет даже не на часы, а на минуты, то самым важным является диагностика разрыва интимы. Для определения точного диагноза необходима срочная госпитализация больного, в условиях стационара ему проводится полное обследование.
Чтобы понять масштабы поражения аорты, специалисты используют следующие методы диагностики:
- рентгенография грудного отдела;
- МРТ;
- аортография;
- ЭхоКГ;
- УЗИ;
- ЭКГ;
- КТ брюшной либо грудной аорты.
Проведение рентгенографии области грудной клетки позволяет определить насколько расширена интима, как изменилось ее положение, диагностировать присутствие или отсутствие пульсации расширенного сосуда.
Наиболее информативным при данном заболевании исследованием является трансторакальная ЭхоКГ, через пищевод пациента врач может осмотреть состояние аорты и аортального клапана, выявить отслоившийся участок сосуда, а также определить степень развития атеросклероза.
Часто больному проводит ЭКГ и УЗИ сердца, подобные исследования помогают узнать состояние крупных сосудов и понять место расслоения интимы.
Для того, чтобы выполнить КТ и МРТ, необходима транспортировка пациента для проведения подобного исследования. Именно данный вид диагностики позволяет определить наличие у больного расслаивающейся аневризмы аорты.
Аортография — один из самых точных методов исследования, позволяет увидеть начало разрыва и степень его протяженности, а также определить степень состоятельности аортального клапана.
Во время проведение диагностических исследований указанное заболевание необходимо четко дифференцировать с инфарктом миокарда, ведь многие симптомы этих болезней схожи на начальных стадиях развития. Крайне важно поставить точный диагноз, т.к. при расслоении интимы категорически запрещено то лечение, которое показано при инфаркте.
Назначение лечения
Во-первых, при первых же признаках расслоения аневризмы аорты должна происходить госпитализация больного, где в условиях стационара проводится детальное исследование и назначение соответствующего лечения.
Чаще всего медикаментозную терапию начинают с назначения препаратов, замедляющих частоту сердцебиения и снижающих артериальное давление:
- нитроглицерин;
- бета-андреноблокаторы;
- ингибиторы АПФ.
При указанном заболевании очень важно поддерживать один уровень артериального давления — 100/60 мм рт. ст., т.к. повышение давления увеличивает напряжение на стенки сосудов.
Однако нельзя допускать и резкого падения артериального давления, вследствие чего могут быть угнетены функции других органов.
Если причиной расслоения аорты стал сифилис, то пациенту назначается курс антибиотиков.
Также важно постоянно контролировать процесс текущего заболевания, поэтому обычно каждые 12 часов больному делают УЗИ грудного отдела. Данное исследование помогает определить в какой стадии находится расслоение, ведь при острой форме хирургическое вмешательство запрещено.
Однако существует несколько причин, по которым показана срочная операция:
- риск разрыва стенки аорты;
- активно прогрессирующий процесс расслоения;
- мешковидная аневризма аорты;
- гемоперикард;
- неуправляемая гипертензия — держать артериальное давление на одном уровне представляется невозможным.
Суть хирургического вмешательство заключается в том, что врач делает пластику аорты протезом из синтетической ткани либо устанавливает стент. В среднем операция длится 3-6 часов, постоперационное восстановление пациента происходит в течение 10 дней. Весь период нахождения в стационаре больному необходимо принимать препараты, контролирующие давление и частоту сердечных сокращений.
Стоит отметить, что крайне важно провести своевременное хирургическое вмешательство, по данным медиков, более 2/3 пациентов, которым не была проведена операция, умирает в течение первых недель после начала расслоения аорты. Люди, которые перенесли данное заболевание, должны тщательно следить за своим питанием, уровнем холестерина в крови и артериальным давлением, отказаться от вредных привычек, а также не забывать регулярно принимать препараты, назначенные врачом.
Вконтакте
Google+
Одноклассники
Что такое классификация острого расслоения аорты (AAD) по классификации Дебейки?
Автор
Джон М. Визенфарт, доктор медицины, FACEP, FAAEM Доцент кафедры неотложной медицины Калифорнийского университета в Дэвисе, медицинский факультет; Помощник главного врача по качеству, безопасности пациентов, рискам и медицинскому / юридическому обслуживанию, линия обслуживания: неотложная медицина, больница Kaiser-Permanente в Сакраменто / Розвилле
Джон М. Визенфарт, доктор медицины, FACEP, FAAEM является членом следующих организаций медицинские общества: Американская академия неотложной медицины, Американский колледж врачей неотложной помощи, Американская медицинская ассоциация
Раскрытие: Ничего не раскрывать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Гэри Сетник, доктор медицины Заведующий отделением неотложной медицины, больница Маунт-Оберн; Доцент кафедры неотложной медицины Гарвардской медицинской школы
Гэри Сетник, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи, Общества академической неотложной медицины, Национальной ассоциации врачей скорой помощи
Раскрытие информации: медицинский директор : SironaHealth.
Главный редактор
Барри Э. Бреннер, доктор медицины, доктор философии, FACEP Директор программы, неотложная медицина, Медицинский центр Эйнштейна, Монтгомери
Барри Э. Бреннер, доктор медицины, доктор философии, FACEP является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия неотложной помощи Медицина, Американский колледж грудных врачей, Американский колледж врачей неотложной помощи, Американский колледж врачей, Американская кардиологическая ассоциация, Американское торакальное общество, Нью-Йоркская медицинская академия, Нью-Йоркская академия наук, Общество академической неотложной медицины
раскрыть.
Дополнительные участники
Джозеф Дж. Сактер, доктор медицины, FACEP Консультант, Отделение неотложной медицины, Региональный медицинский центр Мюленберга
Джозеф Дж. Сактер, доктор медицины, FACEP является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа неотложной помощи Врачи, Американская ассоциация врачей-лидеров, Американская медицинская ассоциация, Общество академической неотложной медицины
Раскрытие информации: раскрывать нечего.
Классификация расслоения аорты — wikidoc
Главный редактор: C. Майкл Гибсон, M.S., M.D. [1]; Заместитель главного редактора: Джафер Зоркун, доктор медицинских наук, [2] Сахар Мемар Монтазерин, доктор медицины [3]
Обзор
Для описания расслоения аорты использовалось несколько различных систем классификации. Обычно используемые системы основаны либо на анатомии расслоения (проксимальный, дистальный), либо на продолжительности появления симптомов (острых, хронических) до появления.Системы Дебейки и Стэнфорд являются обычно используемыми системами классификации расслоения аорты. Европейское общество кардиологов определило другую систему классификации расслоения аорты в 2014 году.
Классификация
- Было предложено несколько систем классификации для описания расслоения аорты. [1] [2] [3] [4]
- Обычно используемые классификации расслоения аорты основаны либо на времени появления симптомов, либо на анатомии расслоения.
- Системы Дебейки и Стэнфорд являются обычно используемыми системами классификации расслоения аорты.
Система классификации Дебейки
Система DeBakey классифицирует расслоение аорты на основе анатомии аорты. Он классифицирует расслоение в соответствии с расположением разрыва интимы. [5]
- Тип III A : Расслоение ограничено нисходящей грудной аортой
- Тип III B : Диссекция простирается ниже диафрагмы
| В процентах | 60% | 10-15% | 25-30% |
| Тип | DeBakey I | DeBakey II | DeBakey III |
| Stanford A | Stanford B | ||
| Проксимальный | Дистальный | ||
| Классификация расслоения аорты | |||
Стэнфордская система классификации
Стэнфордская классификационная система основана на вовлечении восходящей аорты. [6]
- A = Тип I и II DeBakey
- B = Тип III Дебейки
- Расслоение аорты можно классифицировать по времени появления симптомов на следующие категории:
- Острая (<14 дней)
- Подострый (15-90 дней)
- Хроническая токсичность (> 90 дней)
Ссылки
- ↑ Nienaber CA, Eagle KA (август 2003 г.).«Расслоение аорты: новые рубежи в диагностике и лечении: Часть I: от этиологии к диагностическим стратегиям». Тираж . 108 (5): 628–35. DOI: 10.1161 / 01.CIR.0000087009.16755.E4. PMID 126.
- ↑ Tsai TT, Nienaber CA, Eagle KA (декабрь 2005 г.). «Острые синдромы аорты». Тираж . 112 (24): 3802–13. DOI: 10.1161 / CIRCULATIONAHA.105.534198. PMID 16344407.
- ↑ DEBAKEY ME, HENLY WS, COOLEY DA, MORRIS GC, CRAWFORD ES, BEALL AC (январь 1965).«ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ РАССЕИВНЫХ АНЕВРИЗМ АОРТЫ». J. Thorac. Кардиоваск. Surg . 49 : 130–49. PMID 14261867.
- ↑ Daily PO, Trueblood HW, Stinson EB, Wuerflein RD, Shumway NE (сентябрь 1970). «Ведение острого расслоения аорты». Ann. Грудной. Surg . 10 (3): 237–47. DOI: 10,1016 / s0003-4975 (10) 65594-4. PMID 5458238.
- ↑ Дебейки МЭ, Хенли В.С., Кули Д.А., Моррис Г.К. младший, Кроуфорд Э.С., Билл А.С. младший.Хирургическое лечение расслаивающихся аневризм аорты. J Thorac Cardiovasc Surg 1965; 49: 130-49. PMID 14261867.
- ↑ Daily PO, Trueblood HW, Stinson EB, Wuerflein RD, Shumway NE. Лечение острого расслоения аорты. Ann Thorac Surg 1970; 10: 237-47. PMID 5458238.
Шаблон: WH Шаблон: WS Кардиология
Классификация Дебейки (типы I, II, III) и Стэнфордская классификация …
Контекст 1
… Коллагеновые волокна также увеличиваются с возрастом благодаря двум различным механизмам. Первое связано с резким увеличением содержания сшивающих аминокислот гистидиноаланина [93] и пентозидина [107] в самом коллагене. Второе связано с заметным увеличением накопления конечных продуктов гликирования с возрастом, которые образуются в результате реакций гликирования и окисления между сахарами и аминогруппами в молекулах белка и образуют мосты между коллагеновыми волокнами [108].Содержание коллагена в аорте пациентов с MFS, веретенообразной аневризмой аорты и расслаивающей аневризмой аорты было таким же, как и в нормальной аорте, и не обнаружило структурных изменений [100,101,109]. Однако, хотя эта тенденция сохранялась для грудной аорты в целом при расслаивании аневризм, особенно в местах расслоения, содержание коллагена увеличивалось, а концентрация коллагена снижалась [103]. Сообщалось, что концентрация эластина (% на мг образца, сухой вес) в стенке АТА постепенно снижалась на 36% у субъектов в возрасте от новорожденного до 81 года [110].Более позднее исследование оценивало более широкую популяцию и также показало снижение с возрастом на 33% между вторым и девятым десятилетием жизни [51]. В другом исследовании концентрация эластина оценивалась конкретно в интимально-медиальных образцах стенки ATA, и было обнаружено, что концентрация эластина была самой высокой в стенке ATA у детей и снижалась с возрастом [52]. Несмотря на предыдущие исследования, показавшие снижение концентрации, было обнаружено, что содержание эластина в стенке АТА остается неизменным с возрастом [53].В рассеченных АТА содержание эластина обычно снижено по сравнению с контрольными (не рассеченными) АТА. Одно исследование показало, что содержание эластина было немного снижено в рассеченном ATA, тогда как концентрация была значительно снижена по сравнению с контрольным ATA [49]. Также было небольшое снижение концентрации поперечных связей эластина (количества десмозина и изодесмозина) по сравнению с контролем. В другом исследовании содержание эластина в стенке проксимального (восходящая или поперечная дуга) расслоения грудной аорты (рисунок 2b) не отличалось между острым (менее 14 дней) и хроническим (более 14 дней) расслоением, но было снизилась по сравнению с контролем [54].Это пониженное количество эластина сильно коррелирует со снижением экспрессии фибулина-5, который, как известно, участвует в эластогенезе [111]. Хотя одним из возможных механизмов расслоения аорты может быть эластолиз под действием эластазы и ММП [112–119], снижение экспрессии фибулина-5 может указывать на то, что потеря оборота эластина также влияет на наличие расслоения АТА. Что касается микроструктуры, в среде наблюдались тяжелый медионекроз, уменьшенное количество гладкомышечных клеток (SMC) и серьезная фрагментация эластиновых пластинок, что сильно коррелировало со снижением экспрессии фибулина-5.Было высказано предположение, что пониженная экспрессия фибулина-5 может нарушать сборку зрелого эластина в ткани ATA, что может сделать стенку восприимчивой к расслоению. Эта тенденция к снижению количества SMC в стенке аорты также характерна при старении, гипертонии и при наличии атероматозных бляшек [88–90,94]. Разорванные и нерегулярные ламели эластина наблюдались в медиальном слое рассекающих ATA с сопутствующей аневризмой и без нее, причем некоторые области либо лишены каркаса эластиновых волокон, либо имеют локализованную фрагментацию эластина [56,59].Это было противоположно тому, что наблюдалось в контрольной ATA, где слои SMC были разделены выступающими пластинками эластина, которые были связаны между собой сетью мелких эластиновых волокон и коллагеновых волокон. Фрагментированные эластиновые волокна также часто обнаруживались в базальной мембране в случаях расслоения АТА в аорте, сопровождающегося кистозной медиальной дегенерацией (CMD) и медионекрозом [59,62]. Одна из теорий относительно того, почему происходит эта фрагментация, заключается в том, что волокна эластина могут быть мишенью для таких ферментов, как эластазы в стенке аорты, где повышенные уровни были показаны в случаях расслоения аорты [120], а также аневризм [121].Этот процесс ферментативного разрушения эластина также может быть высокоселективным по отношению к определенным частям эластина в стенке, поскольку существенные особенности медиальной архитектуры эластина могут сохраняться при аневризме брюшной аорты (AAA; [122]). В то время как фрагментация эластина часто обнаруживается при расслоении АТА, а также когда она сопровождается аневризмой, это может быть не так, когда она сопровождается атеросклерозом [59]. Образцы с жирными полосами или фиброзными бляшками сохраняли неповрежденную среду, при этом наблюдалась только легкая фрагментация эластина или ее отсутствие.Только в образцах с тяжелым атеросклерозом можно было увидеть фрагментацию. Только остатки медиальных эластиновых волокон были обнаружены при рассечении ATA, когда полное рубцевание произошло в образцах с развитыми атеросклеротическими поражениями. В случаях расслаивающей аневризмы ATA (тип III по Дебейки, рисунок 3, тип I – III) наличие MFS было зарегистрировано в 11 из 111 случаев, а гипертензия высокой степени присутствовала в 95 из 111 случаев, 70 из которых не имело других очевидных факторов риска, что позволяет предположить, что гипертензия может влиять на наличие расслоения аневризмы ATA [60].В этих случаях расслоения ATA мужчин было в три-два раза больше, чем женщин, а возрастной диапазон обычно составлял от 60 до 80 лет, хотя пациенты с MFS, как правило, были моложе (до 40 лет). При рассечении ATA микроструктура характеризовалась потерей содержания эластина и уменьшением межслойных эластиновых волокон [60]. Кроме того, эти волокна были фрагментированы и расположены нерегулярно [60], что, как упоминалось ранее, также часто встречается при расслоении ATA с аневризмой и без нее [54,56,59], при расслоении ATA, сопровождающемся CMD и медионекрозом [59,62] ] или с тяжелым атеросклерозом [59].В контрольной ткани структура эластина была непрерывной и образовывала эластиновые пластинки, которые были связаны между собой межслойными волокнами. Мы предполагаем, что межслойные эластиновые волокна и особенно те эластиновые волокна, которые проходят радиально, могут вносить вклад в силы связывания, которые удерживают вместе слои стенки аорты в условиях приложенной гемодинамической нагрузки [124]. Следовательно, в стенке дегенерированной аневризмы ATA гемодинамические нагрузки могут превышать силы связывания, удерживающие вместе слои настенной ткани, оставляя ослабленную аорту склонной к спонтанным разрывам [125].Также возникновение MFS, по-видимому, связано с наличием кистозного медионекроза и ламинарного медионекроза [60]. Последнее считалось вторичным ишемическим изменением после диссекции [60]. Результаты, показывающие потерю и фрагментацию эластина и уменьшение межслойных эластиновых волокон в расслаивающих аневризмах ATA при MFS или случаях гипертонии, были аналогичным образом показаны для расслаивающих аневризм ATA типа A (рисунок 3, тип A, B), гипертензивных ATA и контрольных ATA. [61]. Также было высказано предположение, что гипертензия может быть связана с уменьшением интерламинарных волокон медиального эластина при расслоении ATA.Последнее согласуется с результатами недавнего исследования гипертонических АТА с использованием многофотонной микроскопии [63], в котором сообщалось, что содержание эластина увеличивалось во внутренних слоях стенки и немного снижалось в средних и внешних слоях стенки по сравнению с с нормотензивным АТА. Концентрацию эластина изучали в стенке АТА пациентов с аннулоаортальной эктазией (ААЭ), у некоторых из которых также имелась MFS [52]. В некоторых АТА концентрация эластина была меньше, чем в контроле, но в других разница была менее заметной.Кроме того, образцы, в которых концентрация эластина была снижена, демонстрировали сильную фрагментацию эластина и бесклеточность. В ATA пациентов с AAE MFS концентрация эластина резко варьировала от полного отсутствия до нормальных значений. Важно отметить, что, хотя результаты этого исследования дополняют нашу базу знаний относительно эффектов AAE и MFS на архитектуру эластина в ATA, необходимы дальнейшие исследования, чтобы лучше охарактеризовать тенденции в этих случаях. Слой среды в образцах аневризм MFS ATA показал значительное уменьшение количества эластина и уменьшенную анизотропию (направленность) по сравнению с контролем, где эластиновые волокна были хорошо сформированы и располагались в виде пластин [58].Содержание эластина в срединном слое ATA с BAV и в контрольном ATA (с трехстворчатым аортальным клапаном (TAV)) также было определено количественно [64], и было показано, что оно не изменилось. Содержание эластина, сшивание эластина и количество пластинчатых единиц эластина были проанализированы в слое среды стен небольшого числа (n = 2) здоровых контрольных ATA, проксимального ATA (рисунок 2b) с надклапанным стенозом аорты ( SVAS) и ATA с SVAS и синдромом Вильямса – Бёрена (WBS) [65]. Содержание эластина было больше в SVAS и контрольном ATA по сравнению с SVAS þ WBS ATA.Пластинки эластина были тонкими, многочисленными (около 120 единиц) и фрагментированными в стенке ATA с SVAS по сравнению с контролем (около 43 единиц). В стенке ATA с SVAS WBS пластинки эластина (примерно 120) также оказались сильно фрагментированными и более тонкими, чем в контроле. Стенозированная область содержала тонкие и диспергированные компоненты эластина, а материал эластина наблюдался в виде небольших луж. Содержание и концентрация эластина были проанализированы в трех периферических областях (рис. 4, участки выборки S1, S2, S3) в рассеченной ATA и в здоровом контрольном ATA [49], и было обнаружено, что они существенно не различаются по отношению к периферическому расположению ни в одном из них. рассеченный ATA или контрольный ATA.Количество эластина и его структуру оценивали в четырех периферических областях (передний, задний, левосторонний и правый латеральный), а также в трех слоях настенной росписи (интима, медиа и адвентиция) в аневризмах АТА и в контрольной АТА. Было показано, что количество …
Context 2
… концентрации поперечных связей эластина (количество десмозина и изодесмозина) по сравнению с контролем. В другом исследовании содержание эластина в стенке проксимального (восходящая или поперечная дуга) расслоения грудной аорты (рисунок 2b) не отличалось между острым (менее 14 дней) и хроническим (более 14 дней) расслоением, но было снизилась по сравнению с контролем [54].Это пониженное количество эластина сильно коррелирует со снижением экспрессии фибулина-5, который, как известно, участвует в эластогенезе [111]. Хотя одним из возможных механизмов расслоения аорты может быть эластолиз под действием эластазы и ММП [112–119], снижение экспрессии фибулина-5 может указывать на то, что потеря оборота эластина также влияет на наличие расслоения АТА. Что касается микроструктуры, в среде наблюдались тяжелый медионекроз, уменьшенное количество гладкомышечных клеток (SMC) и серьезная фрагментация эластиновых пластинок, что сильно коррелировало со снижением экспрессии фибулина-5.Было высказано предположение, что пониженная экспрессия фибулина-5 может нарушать сборку зрелого эластина в ткани ATA, что может сделать стенку восприимчивой к расслоению. Эта тенденция к снижению количества SMC в стенке аорты также характерна при старении, гипертонии и при наличии атероматозных бляшек [88–90,94]. Разорванные и нерегулярные ламели эластина наблюдались в медиальном слое рассекающих ATA с сопутствующей аневризмой и без нее, причем некоторые области либо лишены каркаса эластиновых волокон, либо имеют локализованную фрагментацию эластина [56,59].Это было противоположно тому, что наблюдалось в контрольной ATA, где слои SMC были разделены выступающими пластинками эластина, которые были связаны между собой сетью мелких эластиновых волокон и коллагеновых волокон. Фрагментированные эластиновые волокна также часто обнаруживались в базальной мембране в случаях расслоения АТА в аорте, сопровождающегося кистозной медиальной дегенерацией (CMD) и медионекрозом [59,62]. Одна из теорий относительно того, почему происходит эта фрагментация, заключается в том, что волокна эластина могут быть мишенью для таких ферментов, как эластазы в стенке аорты, где повышенные уровни были показаны в случаях расслоения аорты [120], а также аневризм [121].Этот процесс ферментативного разрушения эластина также может быть высокоселективным по отношению к определенным частям эластина в стенке, поскольку существенные особенности медиальной архитектуры эластина могут сохраняться при аневризме брюшной аорты (AAA; [122]). В то время как фрагментация эластина часто обнаруживается при расслоении АТА, а также когда она сопровождается аневризмой, это может быть не так, когда она сопровождается атеросклерозом [59]. Образцы с жирными полосами или фиброзными бляшками сохраняли неповрежденную среду, при этом наблюдалась только легкая фрагментация эластина или ее отсутствие.Только в образцах с тяжелым атеросклерозом можно было увидеть фрагментацию. Только остатки медиальных эластиновых волокон были обнаружены при рассечении ATA, когда полное рубцевание произошло в образцах с развитыми атеросклеротическими поражениями. В случаях расслаивающей аневризмы ATA (тип III по Дебейки, рисунок 3, тип I – III) наличие MFS было зарегистрировано в 11 из 111 случаев, а гипертензия высокой степени присутствовала в 95 из 111 случаев, 70 из которых не имело других очевидных факторов риска, что позволяет предположить, что гипертензия может влиять на наличие расслоения аневризмы ATA [60].В этих случаях расслоения ATA мужчин было в три-два раза больше, чем женщин, а возрастной диапазон обычно составлял от 60 до 80 лет, хотя пациенты с MFS, как правило, были моложе (до 40 лет). При рассечении ATA микроструктура характеризовалась потерей содержания эластина и уменьшением межслойных эластиновых волокон [60]. Кроме того, эти волокна были фрагментированы и расположены нерегулярно [60], что, как упоминалось ранее, также часто встречается при расслоении ATA с аневризмой и без нее [54,56,59], при расслоении ATA, сопровождающемся CMD и медионекрозом [59,62] ] или с тяжелым атеросклерозом [59].В контрольной ткани структура эластина была непрерывной и образовывала эластиновые пластинки, которые были связаны между собой межслойными волокнами. Мы предполагаем, что межслойные эластиновые волокна и особенно те эластиновые волокна, которые проходят радиально, могут вносить вклад в силы связывания, которые удерживают вместе слои стенки аорты в условиях приложенной гемодинамической нагрузки [124]. Следовательно, в стенке дегенерированной аневризмы ATA гемодинамические нагрузки могут превышать силы связывания, удерживающие вместе слои настенной ткани, оставляя ослабленную аорту склонной к спонтанным разрывам [125].Также возникновение MFS, по-видимому, связано с наличием кистозного медионекроза и ламинарного медионекроза [60]. Последнее считалось вторичным ишемическим изменением после диссекции [60]. Результаты, показывающие потерю и фрагментацию эластина и уменьшение межслойных эластиновых волокон в расслаивающих аневризмах ATA при MFS или случаях гипертонии, были аналогичным образом показаны для расслаивающих аневризм ATA типа A (рисунок 3, тип A, B), гипертензивных ATA и контрольных ATA. [61]. Также было высказано предположение, что гипертензия может быть связана с уменьшением интерламинарных волокон медиального эластина при расслоении ATA.Последнее согласуется с результатами недавнего исследования гипертонических АТА с использованием многофотонной микроскопии [63], в котором сообщалось, что содержание эластина увеличивалось во внутренних слоях стенки и немного снижалось в средних и внешних слоях стенки по сравнению с с нормотензивным АТА. Концентрацию эластина изучали в стенке АТА пациентов с аннулоаортальной эктазией (ААЭ), у некоторых из которых также имелась MFS [52]. В некоторых АТА концентрация эластина была меньше, чем в контроле, но в других разница была менее заметной.Кроме того, образцы, в которых концентрация эластина была снижена, демонстрировали сильную фрагментацию эластина и бесклеточность. В ATA пациентов с AAE MFS концентрация эластина резко варьировала от полного отсутствия до нормальных значений. Важно отметить, что, хотя результаты этого исследования дополняют нашу базу знаний относительно эффектов AAE и MFS на архитектуру эластина в ATA, необходимы дальнейшие исследования, чтобы лучше охарактеризовать тенденции в этих случаях. Слой среды в образцах аневризм MFS ATA показал значительное уменьшение количества эластина и уменьшенную анизотропию (направленность) по сравнению с контролем, где эластиновые волокна были хорошо сформированы и располагались в виде пластин [58].Содержание эластина в срединном слое ATA с BAV и в контрольном ATA (с трехстворчатым аортальным клапаном (TAV)) также было определено количественно [64], и было показано, что оно не изменилось. Содержание эластина, сшивание эластина и количество пластинчатых единиц эластина были проанализированы в слое среды стен небольшого числа (n = 2) здоровых контрольных ATA, проксимального ATA (рисунок 2b) с надклапанным стенозом аорты ( SVAS) и ATA с SVAS и синдромом Вильямса – Бёрена (WBS) [65]. Содержание эластина было больше в SVAS и контрольном ATA по сравнению с SVAS þ WBS ATA.Пластинки эластина были тонкими, многочисленными (около 120 единиц) и фрагментированными в стенке ATA с SVAS по сравнению с контролем (около 43 единиц). В стенке ATA с SVAS WBS пластинки эластина (примерно 120) также оказались сильно фрагментированными и более тонкими, чем в контроле. Стенозированная область содержала тонкие и диспергированные компоненты эластина, а материал эластина наблюдался в виде небольших луж. Содержание и концентрация эластина были проанализированы в трех периферических областях (рис. 4, участки выборки S1, S2, S3) в рассеченной ATA и в здоровом контрольном ATA [49], и было обнаружено, что они существенно не различаются по отношению к периферическому расположению ни в одном из них. рассеченный ATA или контрольный ATA.Количество эластина и его структуру оценивали в четырех периферических областях (передний, задний, левосторонний и правый латеральный), а также в трех слоях настенной росписи (интима, медиа и адвентиция) в аневризмах АТА и в контрольной АТА. Было показано, что количество эластина было ниже во всех областях аневризматических образцов по сравнению с контролем [55] и выше в адвентиции, но ниже в интимном и медиальном слоях по сравнению с контролем. Выравнивание эластиновых волокон выявило волокна, идущие как в CIRC, так и в LONG направлениях в средах передней, левой боковой и задней частей.Однако в правой боковой области эластиновые волокна носителя были выровнены по ДЛИННОЙ оси во внутренних слоях, но в основном ориентированы в направлении CIRC во внешних слоях. Было высказано предположение, что это отклонение может отражать региональную гетерогенность биомеханических свойств аневризмы ATA. Кроме того, ориентационно-зависимые различия могут быть связаны с разрывами CIRC внутренней стенки, которые наблюдались при диссекции [126]. Подтверждая эту гипотезу, правая латеральная область, где произошли эти структурные различия, является наиболее частым местом расслоения [126].Целостность эластина была исследована в среде проксимальной аневризмы ATA (рис. 2b) с BAV от 27 пациентов, у 12 из которых был чистый стеноз аортального клапана (AVPS), а у остальных была изолированная регургитация аортального клапана (AVR; [57]). Результаты сравнивали со здоровыми контрольными АТА от шести нормотензивных доноров сердца с ТАВ. Более серьезная фрагментация эластина с большим количеством более коротких эластиновых волокон наблюдалась в среде выпуклости по сравнению с вогнутостью проксимально расширенной АТА, как в группах с регургитацией, так и со стенозом BAV (рис. 4).Для контрольной АТА не сообщалось о различиях в целостности эластина между выпуклостью и вогнутостью. Таблица 2 суммирует текущие знания о количестве и структуре эластина в стенке АТА человека при старении и болезнях. Пустые позиции в таблице указывают на информацию, которая отсутствует в литературе. Исследования коллагена в аорте человека в разном возрасте показали значительную положительную корреляцию для коллагена …
Расслоение аорты: причины, симптомы и лечение
Обзор
Что такое заболевание аорты?Что такое расслоение аорты?
Аорта — это главная артерия, по которой кровь, богатая кислородом, переносится от сердца к остальным частям тела.Стенка аорты состоит из трех слоев ткани — внутреннего слоя (интима), среднего слоя (медиа) и внешнего слоя (адвентиция).
Расслоение аорты начинается внезапно, когда происходит разрыв внутреннего слоя ослабленной области аорты. Кровь течет сквозь слезу, заставляя внутренний и средний слои разделяться («расслаиваться»). Поскольку отведенная кровь течет между слоями ткани, нормальный кровоток к частям вашего тела может быть замедлен или остановлен, или аорта может полностью разорваться.
Расслоение аорты — это опасное для жизни состояние, которое может вызвать внезапную смерть, если его не распознать и быстро не лечить.
Расслоение аорты — это разделение внутреннего и среднего слоев стенки аортальной артерии. Кровь льется через разрыв во внутреннем слое, вызывая вздутие и слабость в этой области аортальной артерии.
Где аорта?
Аорта проходит по всему торсу. Он начинается в основной насосной камере вашего сердца (левом желудочке), проходит вверх через переднюю середину груди, изгибается спереди назад под основанием шеи, затем проходит вниз вдоль передней части позвоночника — через ваш грудная клетка (грудная аорта) и брюшная полость (брюшная аорта) — перед разветвлением чуть ниже пупка к двум другим артериям, называемым правой и левой общими подвздошными артериями.
Существуют ли разные типы расслоения аорты?
Есть два основных типа:
- Стэнфордское расслоение аорты типа А: Этот тип расслоения происходит в первой части аорты, ближе к сердцу, и может быть непосредственно опасным для жизни. Обычно требуется экстренная операция на открытой грудной клетке для восстановления или замены первого сегмента аорты, где начался разрыв (восходящая аорта +/- дуга и / или аортальный клапан). Это более распространенный тип расслоения, чем тип В, и расслоение аорты обычно распространяется по всей длине аорты.
- Стэнфордское расслоение аорты типа B: Этот тип разрыва начинается дальше вниз по аорте (нисходящая аорта за аркой) и дальше от сердца. Как и расслоение типа А, оно обычно распространяется от нисходящей аорты до брюшного сегмента (брюшной аорты), но не затрагивает первую часть аорты в передней части грудной клетки. Операция может потребоваться немедленно, а может и не потребоваться, в зависимости от того, где именно находится расслоение, и от того, перекрывает ли он приток крови к вашим органам или нет.Эти операции обычно можно выполнить с помощью стент-графта, вставленного в аорту.
Другая система классификации (Классификация Дебейки) определяет рассечение по трем типам. Тип 1 берет начало в восходящей аорте и распространяется через аорту ниже по течению. Тип 2 возникает и ограничивается восходящей аортой (оба могут считаться Стэнфордским типом A). Тип 3 берет начало в нисходящей аорте и распространяется вниз (аналогично типу B).
В чем разница между аневризмой аорты, разрывом аорты и расслоением аорты?
Аневризма аорты — это выпуклость, подобная пузырю или баллону, в ослабленном участке стенки аорты или по всему сегменту аорты.Аневризма аорты может привести к разрыву аорты и расслоению аорты.
Разрыв аорты — это полный разрыв всех трех слоев аорты — как разрыв или отверстие — в стенке аорты. Кровь проливается через отверстие в окружающую полость тела.
Расслоение аорты — это разрыв во внутреннем слое аорты, который позволяет крови проникать и далее разделять внутренний и средний слои стенки аорты и обычно распространяется на большую длину аорты в любом направлении и может распространяться в ветви сосудов, отходящие от аорты.
Симптомы и причины
Каковы признаки и симптомы расслоения аорты?
Наиболее частым признаком расслоения аорты является ее внезапное начало. Это может произойти в любое время, когда вы делаете что-либо, или в состоянии покоя, или когда вы спите.
Общие признаки и симптомы включают:
- Внезапная сильная острая боль в груди или верхней части спины; также описывается как чувство разрыва, ножа или разрыва.
- Одышка.
- Обморок или головокружение.
- Низкое кровяное давление; высокая степень подозрительности, когда разница давлений между руками составляет 20 мм рт.
- Диастолический шум в сердце, тоны сердца приглушены.
- Учащенный слабый пульс.
- Сильное потоотделение.
- Путаница.
- Потеря зрения.
- Симптомы инсульта, включая слабость или паралич одной стороны тела, затруднения при разговоре.
Расслоение аорты опасно для жизни. Около 40% пациентов умирают сразу же от полного разрыва и кровотечения из аорты.Риск смерти может составлять от 1% до 3% в час, пока пациент не получит лечение. Если у вас есть симптомы расслоения аорты, сильная боль в груди или симптомы инсульта, позвоните в службу 911 или обратитесь за неотложной помощью. После постановки диагноза вы можете быть переведены транспортной бригадой интенсивной терапии в специализированный центр, специализирующийся на лечении этих сложных состояний.
Что вызывает расслоение аорты?
Расслоение аорты происходит из-за медленного разрушения клеток, составляющих стенки аорты.Разрыв, вероятно, продолжался втихомолку в течение многих лет, прежде чем ослабленный участок стенки аорты наконец уступил место, что привело к разрыву, который приводит к расслоению аорты.
Почему у одних людей стенка аорты ослабевает, а у других — нет? Считается, что причиной большинства расслоений аорты является скрытая уязвимость, которая может передаваться по наследству. В других случаях нагрузка на стенку аорты из-за постоянного высокого кровяного давления может ослабить стенку аорты у восприимчивых людей, что приведет к разрыву и расслоению.
Расслоение аорты в восходящей аорте (ближайший к сердцу участок, где давление наиболее высокое) почти в два раза чаще встречается, чем в нисходящей аорте. Разрывы в аорте обычно возникают в тех областях, где нагрузка на стенку аорты наиболее высока.
Какие факторы могут увеличить риск развития расслоения аорты?
Факторы, которые могут увеличить риск развития расслоения аорты, включают:
- Постоянное высокое кровяное давление (гипертония).Это самый важный фактор риска. Высокое кровяное давление вызывает прямое повреждение слоев ткани аорты, вызывая потерю эластичных волокон, разрушение структуры стенки и повышение ее жесткости.
- Атеросклероз (или накопление бляшек в артериях) / высокий уровень холестерина и курение.
- Аневризма аорты. Это аномальное увеличение или выпуклость стенки аорты.
- Болезнь аортального клапана.
- Врожденные («рожденные с») сердечные заболевания, такие как двустворчатый аортальный клапан (имеет две створки вместо трех нормальных) или синдром Тернера.
- Заболевания соединительной ткани, такие как синдром Марфана и синдром Элерса-Данло. Это генетически связанные проблемы, которые могут передаваться по наследству членам семьи.
- Другие наследственные заболевания грудной аорты, которые в первую очередь влияют на аорту и также являются генетически обусловленными.
- В семейном анамнезе расслоение аорты.
- Васкулит, а именно аортит. Это воспалительное заболевание поражает кровеносные сосуды организма.
- Травматическое повреждение грудной клетки (e.g., после автомобильной аварии на высокой скорости или серьезного падения с высоты более 20 футов).
- Возраст от 50 до 65 лет. Стенка аорты с возрастом теряет эластичность.
- Беременность и высокое кровяное давление во время родов.
- Виды деятельности, продлевающие периоды высокого кровяного давления, например употребление кокаина или амфетамина.
- Напряженный пауэрлифтинг может увеличить скорость развития аневризм или расслоения у восприимчивых людей.
Какие осложнения могут возникнуть при расслоении аорты?
Расслоение аорты может привести к:
- Ход.
- Повреждение аортального клапана.
- Повреждение внутренних органов.
- Скопление жидкости между самой сердечной мышцей и мешком, покрывающим сердце. Это состояние, называемое тампонадой сердца, оказывает давление на сердце и мешает ему работать должным образом.
- Смерть.
Диагностика и тесты
Как диагностируется расслоение аорты?
Расслоение аорты необходимо диагностировать быстро, если требуется немедленное хирургическое вмешательство. Медицинской бригаде необходимо определить, есть ли у вас расслоение аорты или другие заболевания, такие как сердечный приступ и инсульт, которые вызывают аналогичные симптомы.Можно заказать следующие тесты:
- Рентген грудной клетки : В этом тесте используется небольшое количество излучения для создания изображения структур внутри грудной клетки, включая сердце, легкие, кровеносные сосуды (включая аорту) и кости. Этот тест не очень специфичен, но он быстрый и может помочь в постановке диагноза.
- Сканирование компьютерной томографии (КТ) : Этот тест обеспечивает лучший обзор аорты во время неотложной помощи и может быть выполнен довольно быстро для выявления аневризмы или расслоения.Для визуализации аорты может потребоваться внутривенное (в / в) контрастирование.
- Трансторакальная эхокардиограмма : В этом тесте используется ультразвук для получения движущихся изображений сердечных клапанов и камер, а также первой части аорты (корня аорты).
- Чреспищеводная эхокардиограмма (TEE) : Этот тест показывает более подробные изображения ваших сердечных клапанов и камер, чем трансторакальная эхокардиограмма, и лучший вид грудной аорты.Ультразвуковой датчик вводится через рот в пищевод, который проходит прямо за сердцем и от нисходящей аорты.
- Магнитно-резонансная томография (МРТ) : В этом тесте используется большой магнит и радиоволны для получения подробных изображений ваших органов и структур внутри вашего тела, включая аорту. Он обеспечивает движущиеся изображения сердечных клапанов и камер, а также кровотока через аорту. Этот тест может занять больше времени, чем обычная компьютерная томография, поэтому его реже используют в экстренных случаях.
Ведение и лечение
Генетическое тестирование на заболевание аорты: следует ли вам пройти тестирование.Как лечится расслоение аорты?
Лечение расслоения аорты зависит от расположения разрыва и расслоения. Немедленное хирургическое вмешательство необходимо при расслоении аорты типа А (то есть, когда оно затрагивает первую часть аорты рядом с сердцем). Расслоение аорты типа B требует неотложной хирургической операции, если расслоение прекращает приток крови к жизненно важным органам, включая почки, кишечник, ноги или даже спинной мозг.Срочная операция необходима, если на компьютерной томографии отмечены определенные признаки высокого риска. В менее тяжелых случаях сначала можно лечить медикаментами, откладывая операцию до тех пор, пока не разовьются осложнения.
Хирургия и эндоваскулярное лечениеХирургические варианты включают:
- Замена трансплантата: При таком подходе часть поврежденного участка аорты удаляется и прямо на его место зашивается синтетическая тканевая трубка (трансплантат).
- Эндоваскулярная пластика стент-графта: При таком подходе стент-графт — трубка из синтетической ткани, поддерживаемая стентами из металлической проволоки (например, каркас) — используется для восстановления аорты изнутри.Эндоваскулярная хирургия включает восстановление внутренней части аорты. В паху делается небольшой разрез, и катетер с прикрепленным тканевым стентом вводится и вводится в аорту под контролем рентгеновских лучей. В месте восстановления стент-графт высвобождается и — как пружина или зонтик — раскрывается, перебрасывая и обеспечивая укрепление слабого участка аорты.
- Гибридный подход: При этом подходе для восстановления аорты используется комбинация традиционной открытой хирургии и эндоваскулярной техники стент-графта.Это используется, когда восстановление должно распространяться на дугу аорты, где возникают ответвления сосудов к головному мозгу и рукам. Это может быть выполнено во время экстренной операции по расслоению типа A или в качестве двухэтапного ремонта с обходом из сосуда в шее, чтобы помочь настроить эндоваскулярное восстановление при расслоении типа B. Одна из наиболее распространенных гибридных процедур называется процедурой «хобот слона» или «замороженный хобот слона». Сначала заменяется и восстанавливается сегмент аорты, расположенный рядом с сердцем, а также дуга аорты (сегмент аорты, снабжающий кровью головной мозг).Дополнительный трансплантат или стент-графт остается висящим в нисходящей аорте, как хобот слона. Трансплантат готов к установке эндоваскулярного стент-графта, когда будет проведена вторая операция.
Для снижения частоты сердечных сокращений и артериального давления могут быть прописаны лекарства, такие как бета-блокаторы. В некоторых случаях расслоения аорты типа B для лечения расслоения аорты на начальном этапе может быть использовано только лекарство. Операцию можно отложить на несколько месяцев или лет в зависимости от тяжести разрыва и степени рассечения.
Профилактика
Можно ли предотвратить расслоение аорты?
Многие факторы, повышающие риск развития расслоения аорты, невозможно изменить, например, рождение с определенными сердечными заболеваниями, заболеваниями соединительной ткани или генетическими триггерами, связанными с наличием в семейном анамнезе расслоения аорты. Однако, как и при многих других медицинских заболеваниях и состояниях, вы можете снизить некоторые из своих рисков, изменив факторы риска, которые можно изменить. Эти риски включают:
- Снижение высокого кровяного давления до целевого уровня 120/80 мм рт.ст. с помощью лекарств, изменений в диете и других мер, рекомендованных вашим лечащим врачом.
- Отказ от курения / употребления табачных изделий и поддержание здорового веса.
- Пристегните ремень безопасности, чтобы предотвратить травму груди в случае аварии.
- Посещение вашего поставщика медицинских услуг для регулярных плановых осмотров и в любое другое время, когда у вас наблюдаются изменения в вашем здоровье.
Для родственников первой степени родства человека, перенесшего расслоение аорты, важно пройти обследование на предмет риска заболевания аорты. За ними можно внимательно следить и лечить до того, как произойдет аортальное событие.
Перспективы / Прогноз
Какого результата мне ожидать, если мне поставили диагноз расслоение аорты?
Расслоение аорты может быть опасным для жизни. Люди с острым расслоением аорты (внезапное начало, тип А) имеют высокий уровень смертности. В среднем от 15% до 30% людей умирают после обращения в отделение неотложной помощи даже после операции. Люди, пережившие острую фазу, обычно остаются с хроническим расслоением, остающимся в необработанных частях аорты, что может потребовать более позднего лечения.С современными достижениями в области лечения прогноз в хронической фазе улучшается, но продолжительность жизни людей с расслоением аорты сокращается по сравнению с населением в целом.
Жить с
Как будет выглядеть моя жизнь, если у меня расслоение аорты?
Каждый человек, переживший расслоение аорты, даже если он не перенес операцию, должен регулярно осматриваться (обычно каждые 3–12 месяцев) для последующего обследования. Визуализация позволяет уловить изменения, которые затем можно будет предпринять безопасным и своевременным образом.
Лекарства от кровяного давления, обычно бета-адреноблокаторы, будут прописаны для контроля вашего кровяного давления и частоты сердечных сокращений. Вам нужно будет принимать их до конца жизни. Иногда может потребоваться более одного лекарства от кровяного давления. Если вы не переносите эти лекарства, можно использовать другие лекарства от артериального давления.
Можно поощрять аэробные упражнения, такие как ходьба, езда на велосипеде и плавание. Но вам следует избегать таких занятий, как поднятие тяжестей (например, более половины веса вашего тела), которые могут повысить кровяное давление и создать дополнительную нагрузку на аорту.
Записка из клиники Кливленда
Острое расслоение аорты требует неотложной медицинской помощи. Если у вас есть симптомы расслоения аорты, позвоните 911. Вам может потребоваться немедленная операция по восстановлению сегмента аорты. Если ваше расслоение не является серьезным или не представляет немедленной угрозы для жизни, вам может не потребоваться операция сразу, но, вероятно, потребуется тщательный контроль в условиях больницы и, вероятно, потребуется операция в более позднее время.
Если вам поставили диагноз расслоение аорты, вам нужно будет контролировать артериальное давление и потребуется повторная визуализация с помощью КТ или МРТ для контроля состояния аорты.Принимайте лекарства и следуйте всем инструкциям, данным вам вашим лечащим врачом. Обязательно соблюдайте все свои последующие встречи. Очень важно, чтобы ваше состояние регулярно проверялось на наличие изменений, как это определено вашим специалистом по аорте (т. Е. Кардиологом, сосудистым хирургом и / или кардиохирургом).
Острая и хроническая расслоение аорты
Расслоение аортыРасслоение аорты — это разрыв в стенке аорты, который заставляет кровь течь между медиальными слоями стенки аорты и раздвигать слои.Расслоение аорты требует неотложной медицинской помощи. Если расслоение разрывает все три слоя аорты, происходит массивная и быстрая кровопотеря.
Острая и хроническаяЕсли симптомы или расслоение возникают в течение последних 14 дней, расслоение называется острым расслоением аорты. Если симптомы или расслоение возникают после 14-го дня, расслоение называется хроническим расслоением аорты.
Сложные и несложныеТермин «осложненное» расслоение аорты используется для пациентов, у которых во время или во время пребывания в больнице развиваются: синдромы разрыва, мальперфузии (плохое кровоснабжение кишечника, почек или ног), рефрактерная боль или быстрое расширение аорты.Это важное различие, поскольку пациентам со сложным расслоением аорты обычно требуется эндоваскулярное или открытое хирургическое вмешательство.
Классификация ДебейкиКлассификация расслоения аорты по классификации Дебейки: Тип I относится к расслоениям, которые распространяются от восходящей аорты до дуги аорты и обычно за ее пределы дистально. Тип II относится к расслоениям, которые ограничиваются восходящей частью аорты. Расслоение типа III ограничивается нисходящей аортой.Класс III также включает расслоения, которые начинаются в нисходящей аорте, которая простирается проксимальнее дуги и восходящей аорты.
Стэнфордская классификацияСтэнфордская классификация расслоения аорты: Стэнфордский тип A включает расслоение аорты с вовлечением восходящей аорты (с вовлечением или без вовлечения поперечной и нисходящей грудной аорты). Стэнфордский тип B включает расслоение аорты, которое начинается в нисходящей (и торакоабдоминальной) аорте, независимо от какого-либо ретроградного поражения дуги.
Расслоение аорты — Knowledge @ AMBOSS
Последнее обновление: 25 августа 2021 г.
Резюме
Расслоение аорты — это разрыв внутреннего слоя аорты, который приводит к прогрессирующему росту гематомы в пространстве интима-медиа. Факторы риска расслоения аорты включают возраст и артериальную гипертензию. У пациентов обычно возникает внезапная сильная боль, отдающая в грудь, спину или живот. Для диагноза характерно расширенное средостение на рентгенограмме грудной клетки.Диагноз обычно подтверждается с помощью КТ-ангиограммы у стабильных пациентов и чреспищеводной эхокардиографии (ЧЭЭ) у нестабильных пациентов. Варианты лечения варьируются от консервативных мер (например, оптимизация артериального давления) до хирургического вмешательства (трансплантация аорты), в зависимости от локализации и тяжести расслоения. Частыми осложнениями являются полная окклюзия ветвящихся сосудов и разрыв аорты. Даже после лечения уровень смертности, связанной с расслоением аорты, высок.
Эпидемиология
Эпидемиологические данные относятся к США, если не указано иное.
Этиология
Классификация
Существует две классификации расслоения аорты, которые помогают в прямом лечении. Стэнфордская классификация группирует расслоения по восходящей или нисходящей аорте. Классификация Дебейки классифицирует расслоения по их происхождению и размеру.
Стэнфордская классификация
[4]- Стэнфордское расслоение аорты типа А: любое расслоение восходящей аорты (определяемое как проксимальнее брахиоцефальной артерии), независимо от происхождения
- Стэнфордское расслоение аорты типа B: любое расслоение, не затрагивающее восходящую аорту
Стэнфордский А = затрагивает восходящую аорту; Стэнфордский B = начинается за пределами брахиоцефальных сосудов
Классификация Дебейки (используется редко)
[4]- Тип I
- Тип II
- Расслоения возникают в восходящей аорте и ограничиваются ею.
- Обычно требуется операция
- Тип III
- Расслоения берут начало в нисходящей аорте и чаще всего распространяются дистально.
- В большинстве случаев можно лечить медикаментозно.
- Далее можно подразделить на:
- Тип IIIa: ограничен нисходящей грудной аортой выше уровня диафрагмы
- Тип IIIb: простирается ниже диафрагмы
Патофизиология
- Общие анатомические участки происхождения
- Поперечный разрыв интимы аорты («вход») → кровь попадает в среду аорты и образует ложный просвет в пространстве интима-медиа → гематома формируется и распространяется продольно вниз [5]
- Повышение давления в стенке аорты → разрыв
- Окклюзия каждого ветвящегося сосуда (e.g., коронарные артерии, артерии, кровоснабжающие мозг, почечные артерии, артерии, кровоснабжающие нижние конечности) → ишемия в пораженных участках (см. «Осложнения» ниже)
- Второй разрыв интимы может привести к «повторному входу» в первичный просвет аорты.
Клинические особенности
Диагностика
Подход
ADD-RS — это высокочувствительный прикроватный клинический прибор, используемый для оценки риска острого расслоения аорты на основе состояний высокого риска, боли и особенностей обследования.
Следует заказывать для всех пациентов. Результаты различаются и включают:
Визуализация
Первоначальная визуализация у пациентов от низкого до среднего риска
[9] [10]- Рентген грудной клетки (вид AP)
- Характерные данные
- Дополнительные данные, которые могут присутствовать
Нормальные результаты рентгенологического исследования грудной клетки не исключают расслоение аорты. Если клиническое подозрение на острое расслоение аорты сохраняется, выполните второе визуализационное исследование.
Окончательная визуализация
[4]Окончательная визуализация используется для определения типа просвета, расположения и протяженности рассекающей мембраны. Выявление ложного просвета с большой вероятностью указывает на расслоение аорты.
Показания
- Все пациенты высокого риска: оценка ADD-RS 2 или 3
- Пациенты средней и низкой степени риска (оценка ADD-RS 0 или 1) с:
- Необъяснимая гипотензия
- Нет другого диагноза, объясняющего симптомы
- Любые важные особенности, присутствующие на рентгеновском снимке грудной клетки
Условия
[4]- КТ-ангиография грудной клетки, живота и таза [4]
- Показания: стабильные пациенты, хирургическое планирование.
- Преимущества: очень высокая чувствительность и специфичность (считается золотым стандартом) [4]
- Предполагаемые выводы
- Лоскут для рассечения интимы
- Двойной люмен
- Расширение аорты
- Области нарушения перфузии
- Гематома аорты (высокая аттенюация)
- Утечка контраста: указывает на разрыв
Дифференциальный диагноз
Чтобы узнать о других аспектах дифференциальной диагностики, см. «Дифференциальный диагноз острой боли в груди».
Острая окклюзия аорты
[11] [12]- Этиология
- Эмболия аорты
- Тромбоз атеросклеротической аорты
- Окклюзия стента или трансплантата
- Расслоение аорты
- Клинические признаки: Клинические признаки острой окклюзии аорты обусловлены ишемией тканей дистальнее уровня окклюзии.
- Диагностика
- Лечение
- Двусторонняя трансфеморальная эмболэктомия
- Аортобифеморальный обходной анастомоз
- Тромболизис
Перечисленные здесь дифференциальные диагнозы не являются исчерпывающими.
Лечение
Подход
[4]- Срочная кардиоторакальная хирургическая консультация для всех пациентов с подозрением или подтвержденным расслоением, независимо от местоположения. [4]
- Контроль артериального давления необходим для всех пациентов для предотвращения прогрессирования расслоения
- Поддерживающая терапия
- Поступление в хирургическое отделение интенсивной терапии с тщательным контролем и визуализацией
Хирургическое лечение
[4]- Показания
- Процедура
- Открытая операция с заменой расслоения имплантацией полиэфирного трансплантата [4]
- Эндоваскулярное лечение с имплантацией аортального стента (только при расслоении типа B и при слишком высоком открытом операционном риске) [4]
Расслоение восходящей аорты требует неотложной хирургической помощи!
Лечебная терапия
Гипотензивные
[4]- Гемодинамическая поддержка: целевой САД 70 мм рт. Ст. Или эуволемия [4]
- Выявление и лечение любых сопутствующих заболеваний, которые могут способствовать
- Ускоренное оперативное лечение.
Избегайте инотропов, поскольку они могут усугубить напряжение стенки аорты.
Больные гипертонической болезнью
[4]- Контрольная артериальная гипертензия и частота сердечных сокращений: целевое САД 100–120 мм рт. лекарства и выписаны под амбулаторное визуализационное наблюдение.
Начните терапию бета-адреноблокаторами перед вазодилататорами, чтобы избежать рефлекторной тахикардии!
Поддерживающая терапия
Избегайте тромболитической терапии у пациентов с подозрением на расслоение аорты.
Контрольный список для ведения неотложной помощи
Осложнения
- Разрыв аорты и острая кровопотеря: острая боль в спине и боках (рвущая боль); , симптомы шока → показания к экстренной операции
- Осложнения при расслоении Стэнфордского типа A
- Осложнения как при расслоении Стэнфордского типа A, так и при расслоении Стэнфордского типа B
- Кровотечение в грудную клетку, средостение и брюшную полость
- Окклюзия артерии с последующей ишемией:
Мы перечисляем самые важные осложнения.Выбор не исчерпывающий.
Прогноз
- Внутрибольничная летальность из-за расслоения аорты колеблется от 9 до 39%, в зависимости от типа расслоения и метода лечения. [16] [17]
Профилактика
- Контроль артериального давления
- Отказ от курения [4]
- Скрининг и восстановление быстрорастущих аневризм (см. Разделы «Терапия» и «Профилактика» в «Аневризмах аорты»)
Ссылки
- Хирацка Л.Ф., Бакрис Г.Л., Бекман Дж. А. и др.Руководство ACCF / AHA / AATS / ACR / ASA / SCA / SCAI / SIR / STS / SVM по диагностике и ведению пациентов с заболеванием грудной аорты, 2010 г. Тираж . 2010; 121 (13): p.e266-369. DOI: 10.1161 / CIR.0b013e3181d4739e. | Открыть в режиме чтения QxMD
- Говард Д.П., Сидесо Е., Ханда А., Ротвелл П.М. Заболеваемость, факторы риска, исходы и прогнозируемое бремя острого расслоения аорты в будущем .. Анналы кардиоторакальной хирургии . 2014; 3 (3): стр.278-84. DOI: 10.3978 / j.issn.2225-319X.2014.05.14. | Открыть в режиме чтения QxMD
- Жондо Г., Детейн Д., Тубах Ф. и др. Частота аортальных событий в популяции Марфана. Тираж . 2012; 125 (2): с.226-232. DOI: 10.1161 / cycleaha.111.054676. | Открыть в режиме чтения QxMD
- Погост ГМ, Наяк К.С. Справочник по магнитно-резонансной томографии сердечно-сосудистой системы . CRC Press ; 2006 г.
- Свенссон Л.Г., Шериф Б.Л., Эйзенхауэр А.С., Баттерли-младший.Слеза интимы без гематомы. Тираж . 1999; 99 : с.1331-1336. DOI: 10.1161 / 01.CIR.99.10.1331. | Открыть в режиме чтения QxMD
- Роджерс А.М., Германн Л.К., Бухер А.М. и др. Чувствительность шкалы риска обнаружения расслоения аорты, новый инструмент, основанный на рекомендациях, для выявления острой расслоения аорты при первоначальном представлении. Тираж . 2011; 123 (20): p.2213-2218. DOI: 10.1161 / cycleaha.110.988568.| Открыть в режиме чтения QxMD
- Хирата К., Уэйк М., Кюсима М. и др. Электрокардиографические изменения у пациентов с острым расслоением аорты типа А. Дж Кардиол . 2010; 56 (2): с.147-153. DOI: 10.1016 / j.jjcc.2010.03.007. | Открыть в режиме чтения QxMD
- Назериан П., Мюллер С., Соейро А. де М и др. Диагностическая точность оценки риска расслоения аорты плюс D-димер для острых синдромов аорты. Тираж .2018; 137 (3): с.250-258. DOI: 10.1161 / cycleaha.117.029457. | Открыть в режиме чтения QxMD
- Фишер Э. Р., Стерн Э. Дж., Годвин Дж. Д., Отто С. М., Джонсон Дж. А. Острое расслоение аорты: типичные и атипичные признаки визуализации. Рентгенография . 1994; 14 (6): с.1263-1271. DOI: 10.1148 / радиография.14.6.7855340. | Открыть в режиме чтения QxMD
- Чавла А., Раджендран С., Юнг У.Х., Бабу С.Б., Пех У.С. Рентгенография грудной клетки при остром синдроме аорты: жемчужины и подводные камни. Emerg Radiol . 2016; 23 (4): с.405-412. DOI: 10.1007 / s10140-016-1415-0. | Открыть в режиме чтения QxMD
- Пинеда К. и др. Эмболия аорты: необычное клиническое проявление большой аневризмы левого предсердия. Журнал кардиохирургии . 2009 г. .
- Grip O et al .. Острая окклюзия аорты. Журнал AHA . 2019 г. .
- Сузуки Т.Клинические профили и результаты острого расслоения аорты типа B в современную эпоху: уроки Международного реестра расслоения аорты (IRAD). Тираж . 2003; 108
(
): с.312II — 317. DOI: 10.1161 / 01.cir.0000087386.07204.09. | Открыть в режиме чтения QxMD - Де Леон Айяла, ИА, Чен И-Ф. Острое расслоение аорты: обновленная информация. Гаосюн Дж. Медицина . 2012; 28 год (6): с.299-305. DOI: 10.1016 / j.kjms.2011.11.010. | Открыть в режиме чтения QxMD
- Кодама К., Нишигами К., Сакамото Т. и др. Жесткий контроль частоты пульса снижает вторичные нежелательные явления у пациентов с острым расслоением аорты типа B. Тираж . 2008; 118 (14_suppl_1): стр.S167-S170. DOI: 10.1161 / cycleaha.107.755801. | Открыть в режиме чтения QxMD
- Рейтерсберг Б., Сальвермозер М., Треннер М. и др. Больничная заболеваемость и госпитальная смертность от расслоений аорты, подвергшихся хирургическому и интервенционному лечению: анализ вторичных данных общенациональной статистики немецкой группы по диагностике с 2006 по 2014 гг. Журнал Американской кардиологической ассоциации . 2019; 8 (8). DOI: 10.1161 / jaha.118.011402. | Открыть в режиме чтения QxMD
- Свенссон LG. Мы уже на месте? Новые вехи в лечении расслоения аорты. Журнал Американской кардиологической ассоциации . 2019; 8 (8). DOI: 10.1161 / jaha.119.012402. | Открыть в режиме чтения QxMD
- Герольд Г. Внутренняя медицина . Герольд Дж. ; 2014 г.
- Мюллер М. Chirurgie für Studium und Praxis (2012/13) . Medizinische Verlags- und Informationsdienste ; 2011 г.
- Дитель М., Сутторп Н., Цейтц М. и др .. Harrisons Innere Medizin (2 Bände) . ABW Wissenschaftsverlagsgesellschaft (2005 г.) ; 2005 г.
- Hahn JM. Контрольный список внутренней медицины . Тиме Верлаг (2010) ; 2010 г.
- Projektleitung: Dr.мед. Моника Фласнокер. TIM, Внутренняя медицина Thieme . Тиме Верлаг (1999) ; 1999 г.
- Хирнер А., Вайзе К. Chirurgie . Thieme Verlag (2008) ; 2008 г.
- Агабеги СС, Агабеги ЭД. Шаг вперед в медицину . Wolters Kluwer Health ; 2015 г.
- Хан А.Н., Чо К.Дж. Визуализация расслоения аорты. Визуализация расслоения аорты .Нью-Йорк, штат Нью-Йорк: WebMD. http://emedicine.medscape.com/article/416776-overview#a6 . Обновлено: 13 мая 2016 г. Дата обращения: 13 мая 2016 г.
- Юн Х. Дж., Фостер Э. Чреспищеводная эхокардиография (ЧВЭ) в оценке коронарных артерий .. Cardiol Clin . 2000; 18 (4): с.833-48.
- Патил Т., Ниерих А. Чреспищеводная эхокардиография, оценка грудной аорты. Энн Кард Анаэст . 2016; 19 (5): стр.44. DOI: 10.4103 / 0971-9784.192623. | Открыть в режиме чтения QxMD
Расслоение грудной аорты
Автор: Мэтью П. Борлоз, доктор медицины, Технологический институт Вирджинии / Медицинская школа Карилион, Клиника Карилион, Отделение неотложной медицины
Редактор: Тим Керлетт MD
Последнее обновление: 2019
Пример из практикиУ 56-летней женщины с артериальной гипертензией в анамнезе внезапно появились «полосатые» боли в груди и спине, усиливающиеся в положении лежа на спине и при глубоком вдохе.Начало было за 2 часа до того, как он сидел на кушетке. Боль от умеренной до сильной. У нее в анамнезе не было аналогичной боли, не было ишемической болезни сердца, а также не было семейного анамнеза, представляющего интерес. Она отрицает употребление алкоголя, табака или запрещенных наркотиков и не имеет неврологических симптомов. При физикальном обследовании выявляется шум при аортальной недостаточности, который, как известно, не является хроническим. Неврологический осмотр в норме, включая тестирование двигательных, сенсорных и черепных нервов. ЭКГ в 12 отведениях показывает синусовую тахикардию с нормальной осью, нормальными интервалами и без ишемических изменений.
ЦелиПо завершении этого модуля студент должен уметь выполнять следующие действия:
- Описывать Стэнфордскую схему классификации расслоения аорты
- Перечислить не менее трех факторов риска острого расслоения аорты
- Деталь по крайней мере два преимущества и два недостатка каждого из следующих методов визуализации, поскольку они относятся к диагностике расслоения грудной аорты: рентгенограмма, КТА, МРТ, TEE и TTE. диссекция Стэнфордского типа B
- Опишите особенности «сложного» диссекции Стэнфордского типа B.
ВведениеРасслоение грудной аорты следует рассматривать у каждого пациента, обращающегося в отделение неотложной помощи с болью в груди или спине, особенно если оно сопровождается неврологическими признаками или симптомами. Это необычное и трудно диагностируемое состояние связано с серьезными, часто летальными, осложнениями. Своевременная диагностика и неотложная хирургическая консультация жизненно важны для достижения благоприятного исхода, хотя иногда даже этого недостаточно. Половина пациентов с расслоением типа А умирает в течение 24-48 часов без соответствующего лечения, и даже при хирургическом лечении смертность может превышать 25%.Согласно последним данным большого международного реестра, общая госпитальная летальность среди пациентов, прибывших в центры, специализирующиеся на лечении этого состояния, составила 22% для расслоения типа A и 13% для расслоения типа B.
Альтернативные диагнозы на дифференциале включают следующие опасные для жизни состояния: острый коронарный синдром, аневризму аорты, тампонада сердца (по другой причине), разрыв пищевода (синдром Бурхаве), пневмония, пневмоторакс, тромбоэмболия легочной артерии и инсульт / транзиторная ишемическая атака. .
Эпидемиология и факторы рискаЧастота расслоения грудной аорты составляет примерно три случая на 100 000 человеко-лет. Из-за высокой смертности и неуловимого характера этого заболевания это, вероятно, сильно занижено. Многие пациенты, вероятно, умирают, не дойдя до больницы, и в отсутствие вскрытия причина их смерти может быть связана с более распространенными состояниями, такими как острый ИМ.
Расслоение грудной аорты как минимум в два раза чаще встречается у мужчин, чем у женщин, и распространенность этого состояния увеличивается с возрастом.Факторы риска многочисленны и включают генетические синдромы, а также острые и хронические сердечно-сосудистые состояния. Генетические синдромы, которые подвергают пациентов повышенному риску расслоения грудной аорты, включают синдром Марфана, синдром Лойса-Дитца, синдром Тернера и синдром Элерса-Данлоса (сосудистый тип). Пациенты с семейным анамнезом расслоения или аневризмы аорты или аневризмы или коарктации аорты, хронической гипертонией, острой гипертензией (как при злоупотреблении стимуляторами), поликистозом почек, воспалительным васкулитом (например,g., гигантоклеточный артериит) или ранее существовавшее заболевание клапана аорты (например, двустворчатый аортальный клапан) также подвержены повышенному риску. Недавние манипуляции на аорте (открытая или эндоваскулярная) должны вызвать беспокойство перед тестированием по поводу этого состояния, а беременность повышает риск для женщин с хроническими заболеваниями соединительной ткани. Наконец, пациенты, длительное время принимавшие кортикостероиды или другие иммунодепрессанты, подвергаются повышенному риску развития расслоения аорты.
Классификация и терминологияРисунок 1.Классификация расслоения аорты. Чаще используется Стэнфордская классификация. Расслоение типа A включает восходящую аорту, а расслоение типа B — нет. Классификация Дебейки дополнительно разделяет расслоения Стэнфордского типа А на типы I и II, в зависимости от того, задействованы ли дуга и нисходящая аорта. Оригинальный рисунок М. Борлоз. Используется с разрешения. Контент предоставлен CC BY-NC-SA. Никаких изменений не было. 2019
Существуют две основные схемы классификации для описания части аорты, затронутой расслоением (Рисунок 1).Стэнфордская классификация чаще всего используется в практике неотложной медицинской помощи, но также будет кратко представлена система Дебейки. Проще говоря, в Стэнфордском расслоении типа А задействована восходящая аорта, а в Стэнфордском расслоении типа B — нет. Расслоение типа А может также повлиять на нисходящую аорту, но поскольку вовлечение восходящей аорты, как правило, является более важным вопросом, это единственный детерминант Стэнфордского типа. Вкратце, тип I по Дебейки влияет как на восходящую, так и на нисходящую аорту, а также дугу аорты; тип II поражает только восходящую аорту; а тип III поражает только нисходящую аорту.Стэнфордский тип A перекрывается с типами Дебейки I и II, в то время как все диссекции Стэнфордского типа B относятся к типу Дебейки III. Примерно две трети расслоения аорты классифицируются как тип А.
Расслоение аорты обычно считается острым, если с момента расслоения прошло менее 14 дней, и хроническим, если прошло более 90 дней, хотя определение точного времени начала может быть затруднено. , и авторы расходятся в определениях сверхострого, острого, подострого и хронического.
Иногда термин «острый синдром аорты» включает классическое расслоение аорты, а также интрамуральную гематому и проникающую язву аорты. Ведение двух последних менее однозначно, и следует руководствоваться в первую очередь консультацией кардиоторакального хирурга. Обсуждение здесь будет сосредоточено только на истинном расслоении аорты, при котором разрыв интимы аорты позволяет крови проникать в среду (рис. 2). Пульсирующий поток в разрыв, создаваемый разрывом, распространяется проксимально и / или дистально по длине аорты.Это может нарушить кровоток в начале любого из ответвлений сосудов, или рассечение может продолжаться вдоль ответвленных сосудов, чтобы нарушить кровоток более дистально. Это включает любые ответвления от аорты, от коронарных артерий до подвздошной кости. Рассматривая проявление и болезненность расслоения аорты, можно представить себе осложнения, которые могут возникнуть в результате окклюзии любой из этих ветвей. Если кровь проникает в адвентицию, происходит подтекание или явный разрыв.
Рисунок 2.Поперечный разрез аорты. Кровь «рассекает» среду через разрыв интимы на заданном уровне и распространяется проксимально и / или дистально. Признаки, симптомы, заболеваемость и смертность — все зависит от уровня расслоения и вовлеченных ветвей сосудов. Оригинальный рисунок М. Борлоза. Контент предоставлен CC BY-NC-SA. Никаких изменений не было. 2019
Первоначальные действия и первичное обследование
Сводка действий для нестабильных пациентов, у которых на основании первоначального анамнеза и целенаправленного обследования имеется большое подозрение на расслоение грудного отдела аорты:
- ABC
- 2 крупнокалиберные IV
- Кровь у постели больного
- Кардиореспираторный мониторинг
- ЭКГ в 12 отведениях
- Портативная рентгенографическая рентгенография
- Прикроватное УЗИ сердца для выявления перикардиального выпота и систолической функции
- Лаборатории — общий анализ крови, CMP, PT / PTT, тип и кросс, тропонин, лактат
- Страница кардиоторакальный хирург
Для пациентов, у которых вы серьезно задумываетесь о диагнозе расслоение грудной аорты, следует предпринять несколько действий.Что касается всех пациентов, поступающих в отделение неотложной помощи, формирование общего впечатления о состоянии пациента (т.е. «болен или не болен») при входе в палату сопровождается быстрой оценкой и немедленным контролем проходимости дыхательных путей и дыхания пациента. Плохо выглядящие пациенты должны вызывать беспокойство и побуждать вас вызывать дополнительные ресурсы для выполнения вмешательств, пока вы одновременно продолжаете оценку. Следует сразу приступить к установке двух внутривенных линий большого диаметра (например, калибра 18 или больше), а также к размещению оборудования для кардиологического и респираторного мониторинга.Возможность дефибрилляции должна быть под рукой, хотя ее вероятная польза может быть ограничена (для пациентов, задержанных из-за осложнения расслоения аорты).
После установления приемлемых дыхательных путей и условий дыхания следует обратить внимание на тщательную оценку кровообращения пациента. Пациентам с гипотонией и шоком, у которых вы сильно подозреваете расслоение грудной аорты, следует вводить непересекающуюся кровь при отсутствии противопоказаний.Необходимо определить наличие и силу пульса на всех четырех конечностях, и это должно сопровождаться измерением двустороннего артериального давления на верхних конечностях с повышенным вниманием к расслоению грудной аорты, когда разница систолического АД между руками превышает 20 мм рт.
Аускультация шума недостаточности аорты также должна вызвать у вас подозрение на расслоение типа А, поскольку деформация или расширение корня аорты приводит к нарушению коаптации створок клапана.
Поскольку у большинства пациентов с расслоением грудной аорты наблюдается боль в груди, следует запросить электрокардиограмму в 12 отведениях и рентгенографию грудной клетки. До тех пор, пока не будет обеспечена стабильность пациента, портативный рентген грудной клетки может быть наиболее подходящим, хотя он не будет служить ни для исключения, ни для исключения диагноза. Наличие расширенного средостения или аорты свидетельствует о диагнозе, а такие данные, как апикальный плевральный колпачок или смещение кальцификации интимы, согласуются с диагнозом, хотя ни одна из этих аномалий достоверно не присутствует (см. Ниже).Позднее можно получить расширенную диагностическую визуализацию, если у пациента будет стабильное начальное течение.
На этом этапе рекомендуется проявлять особую осторожность, поскольку диагностическая ЭКГ в 12 отведениях инфаркта миокарда с подъемом сегмента ST не исключает сопутствующее расслоение аорты. Расслоение типа А действительно может быть причиной ИМпST. Некоторые методы лечения ИМпST при отсутствии окончательного хирургического лечения расслоения восходящей аорты могут нанести вред пациенту.Представьте себе последствия тромболитической терапии, назначенной пациенту с геморрагическим выпотом в перикард из расслоения аорты. При этом частота ИМпST значительно превышает частоту острого расслоения аорты, поэтому задержки в лечении с целью полного исключения последнего в каждом случае, вероятно, приведут к чистому увеличению общей заболеваемости и смертности населения. Это обсуждение включено только для быстрого рассмотрения острого расслоения аорты при диагностике ИМпST, а не для того, чтобы требовать исчерпывающего обследования для исключения его у всех пациентов.Приблизительно у 5% пациентов с расслоением типа А в одной большой серии был выявлен сопутствующий электрокардиографически очевидный ИМ.
Показатели жизнедеятельности
Артериальное давление часто повышено, особенно у пациентов с расслоением типа B, хотя нормальные или гипотензивные показания могут указывать на осложнения расслоения, такие как забрюшинное кровоизлияние или кардиогенный шок в результате ишемии миокарда или острой аортальной недостаточности. Частота сердечных сокращений также обычно повышена, вероятно, из-за мучительной боли и беспокойства, хотя тахикардия также может быть компенсирующей в случае тампонады сердца или внутреннего кровотечения.Брадикардия (то есть синусовая брадикардия или атриовентрикулярная блокада различной степени) может наблюдаться на фоне нижнего или переднего ИМ, который является результатом проксимального расслоения аорты с вовлечением коронарных артерий. Ожидается учащение дыхания, в основном из-за боли и беспокойства, хотя это также может быть результатом компенсаторных усилий по коррекции метаболического ацидоза, вызванного нарушением перфузии кишечника, почек или других тканей. Геморрагический плевральный выпот может ухудшить оксигенацию и вентиляцию, повысить частоту дыхания и снизить насыщение кислородом.
ПрезентацияИстория болезни
Классический пациент — мужчина в возрасте 60 лет с хронической гипертонией в анамнезе, который проявляет «острую» внезапно возникающую сильную боль в груди, которая иррадирует в спину.
Три четверти пациентов с острым расслоением грудной аорты будут жаловаться на боль в груди, и более 95% будут жаловаться на боль в каком-либо месте спины. Обычно эта боль возникает внезапно и может распространяться в межлопаточную область спины (т.е. «между лопатками») или на живот и поясницу, в зависимости от места рассечения. Боль, как правило, является самой сильной, которую испытывал пациент, и по качеству может быть описана как «острая», «разрывающая» или «разрывающая».
Примерно у каждого шестого пациента проявляются неврологические симптомы. Обморок возникает примерно в 15% случаев и может быть вызван рядом причин (например, кардиогенный шок от тампонады или ишемия миокарда, геморрагический шок от разрыва, двусторонняя окклюзия сонной артерии).
Физикальное обследование
Менее чем у половины всех пациентов с расслоением аорты будут обнаружены отклонения при физикальном обследовании, исторически описанные для этого состояния. У пациентов будет наблюдаться дефицит периферического пульса в 15-30% случаев, что примерно в два раза чаще при расслоении типа A по сравнению с расслоением типа B. Диастолический шум выявляется чуть менее чем в 30% случаев. Инсульт диагностируется примерно в 5% случаев, и типичные неврологические нарушения, соответствующие инсульту, могут быть выявлены при осмотре.К сожалению, в анамнезе или физическом осмотре нет никаких патогномоничных для расслоения аорты особенностей, а также надежно исключающих его.
Различия в представлении по Стэнфордскому типу
Пациенты с диссекцией типа A часто имеют несколько иное видение, чем пациенты с диссекцией типа B. Расслоение типа А с большей вероятностью вызовет боль в груди или обморок и с меньшей вероятностью вызовет боль в спине или животе по сравнению с расслоением типа В.Пациенты с расслоением типа B примерно в два раза чаще страдают артериальной гипертензией (САД ≥150 мм рт. Ст.), Тогда как расслоение типа A во много раз чаще вызывает гипотензию (САД <100 мм рт.
Диагностическое тестированиеЭтот диагноз должен поддерживать высокий индекс подозрительности, учитывая его высокую заболеваемость и смертность. В одной серии более трети пациентов были неправильно диагностированы при первом обращении в отделение неотложной помощи.Не существует общепринятых правил принятия клинических решений, которые были бы адекватно чувствительны для исключения диагноза расслоения грудной аорты. Условия с такой высокой смертностью и такой низкой заболеваемостью чрезвычайно затрудняют разработку правила принятия клинического решения.
Диагностическая визуализация
Как и для всех недифференцированных пациентов в отделении неотложной помощи, целью является постановка окончательного диагноза, чтобы можно было оказать соответствующее лечение для конкретного состояния.Диагностическая визуализация играет важную роль в достижении этой цели в случае расслоения грудной аорты. В отделении неотложной помощи доступны различные методы визуализации, хотя КТ-ангиография является наиболее широко используемым окончательным исследованием этого состояния. Дополнительные варианты, которые обладают превосходной чувствительностью и специфичностью, включают МРТ и чреспищеводную эхокардиографию, но у каждого из них есть свои недостатки. Доступные формы будут обсуждаться по очереди.
Рентген грудной клетки (CXR)
Рентгеновский снимок грудной клетки широко доступен, недорого, быстро выполняется и выполняется без необходимости седации, транспортировки из отделения, внутривенного доступа или положения на спине.Кроме того, пациенты подвергаются минимальному облучению. К сожалению, ~ 15% пациентов с подтвержденным расслоением аорты не имеют аномальных результатов рентгенографии, чтобы предположить это, поэтому одного этого исследования недостаточно для исключения диагноза. Результаты, которые должны вызвать у вас беспокойство по поводу расслоения грудной аорты, включают следующее:
- Расширенное средостение (> 8 см на выступе аорты)
- Аномальный контур аорты или сердца
- Смещение кальцификации интимы
- Расширение правой паратрахеальной полосы (≥5 мм )
- Отклонение трахеи (обычно вправо)
- Помутнение аортопульмонального окна
- Плевральный выпот (обычно слева)
КТ-ангиография (КТА)
У стабильных пациентов КТА является наиболее часто используемым визуализирующим исследованием, используемым для контроля аорты рассечение внутрь или наружу (рис. 3).Он обладает превосходной чувствительностью и специфичностью, каждая из которых приближается к 100% с новыми машинами и методами. Кроме того, КТА обеспечивает альтернативный диагноз у одной пятой пациентов, получающих изображения для исследования острого расслоения аорты; это особенно важно при таком необычном состоянии. Поскольку перфузия органов-мишеней является проблемой у пациентов с острым расслоением аорты, возможность этого метода напрямую оценивать нарушение перфузии кишечника, почек, головного мозга или нижних конечностей является преимуществом.CTA демонстрирует дифференциальное усиление для идентификации истинного и ложного просвета, а трехмерные реконструкции предоставляют важную информацию для оперативного планирования. Изображения должны быть получены от верхушек легких через подвздошные кости, чтобы были включены все ответвления сосудов от аорты.
Рис. 3 КТ-ангиограмма, диссекция по Стэнфордскому типу A (тип Дебейки I). Деидентифицированная КТ-ангиограмма с этикетками, нанесенными М. Борлозом. Исходное изображение. Контент предоставлен CC BY-NC-SA.Никаких изменений не было. 2019
Недостатков CTA немного, но в некоторых случаях они могут быть важны. Радиационное облучение является значительным, и следует прилагать усилия для ограничения ненужного облучения; тем не менее, это действительно наиболее подходящий тест для большинства пациентов отделения неотложной помощи, у которых вы обеспокоены этим диагнозом. Поскольку КТА требует внутривенного введения контрастного вещества, люди с аллергией на контраст или почечной недостаточностью (острой или хронической) могут представлять проблему, но риски отсроченной диагностики расслоения аорты (для вызова консультантов и оборудования к постели для проведения ЧВЭ) должны быть сопоставлены с риски истинной аллергии или нефропатии, вызванной контрастом.Протоколы для этих ситуаций различаются в зависимости от учреждения. Еще одно ограничение заключается в том, что пациенты должны покинуть отделение неотложной помощи, чтобы провести исследование, и, если они декомпенсируются, распознавание и соответствующее вмешательство могут быть отсрочены из-за этого. Кроме того, для этого исследования пациенты должны лежать на спине, и если боль, беспокойство или затрудненное дыхание ограничивают их способность делать это с комфортом, исследование может быть недоступным или ограничиваться артефактом движения. Наконец, КТА является «статическим» исследованием, так как не дает окончательной информации о наличии дисфункции клапана аорты.
Магнитно-резонансная томография (МРТ)
Хотя МРТ имеет отличные тестовые характеристики для диагностики или исключения этого состояния, это почти никогда не подходит для диагностики острого расслоения аорты в отделении неотложной помощи. В большинстве больниц физическое расстояние между магнитом МРТ и отделением неотложной помощи слишком велико, чтобы быть безопасным для ухода за пациентами. Кроме того, получение МРТ-исследований занимает больше времени. Наконец, проблемы с несовместимыми металлическими имплантатами или имплантированными биомедицинскими устройствами (например,g., кардиостимулятор) может ограничивать безопасный доступ пациентов к магниту. В качестве метода визуализации в отделении неотложной помощи для этого показания МРТ следует использовать только в крайнем случае, в отдельных случаях среди абсолютно стабильных пациентов и при непосредственном участии вашего консультанта по кардиоторакальной хирургии. Это отличный вариант для лечения перенесенного или хронического расслоения аорты.
Чреспищеводная эхокардиография (TEE)
Основные преимущества TEE заключаются в том, что она позволяет проводить диагностику этого состояния у нестабильных пациентов, которым не следует покидать отделение для получения визуализирующего исследования.Чувствительность и специфичность точно соответствуют таковым у КТА в умелых руках, и пациенту не нужно подвергаться радиации или потенциально нефротоксичным йодсодержащим контрастным веществам. Наконец, TEE — это динамический тест, который позволяет оценить структуру и функцию аортального клапана, а также наличие или отсутствие лоскута интимы в корне аорты, дуге и нисходящей грудной аорте. На вопросы об аортальной недостаточности можно ответить напрямую. Эта процедура не обязательно требует эндотрахеальной интубации, хотя следует понимать, что беспокойство, связанное с процедурой у бодрствующего пациента, может усложнить контроль сердечного ритма и артериального давления.
Трансторакальная эхокардиография (TTE)
С ростом проникновения прикроватной ультрасонографии в практику отделений неотложной помощи этот инструмент легко доступен для ответа на некоторые важные вопросы у нестабильного пациента с расслоением аорты. Несмотря на то, что он малочувствителен для диагностики расслоения типа B и только умеренно чувствителен для расслоения типа A (в руках опытных специалистов), он часто помогает продемонстрировать наличие или отсутствие выпота в перикарде или аномалий движения стенок.С помощью этого метода также может быть продемонстрирована аортальная недостаточность, хотя большинство врачей неотложной помощи не привыкли к такому выводу. Корень аорты и нисходящую грудную аорту часто можно частично визуализировать с помощью TTE, хотя дугу не так легко увидеть у взрослых.
Электрокардиограмма (ЭКГ)
Поскольку большинство этих пациентов будут иметь боль в груди и / или гемодинамическую нестабильность, всем необходимо сделать ЭКГ в 12 отведениях. Около одной трети будет иметь нормальную трассировку, хотя примерно у 5% пациентов с расслоением типа А будет диагностирован острый инфаркт миокарда по ЭКГ.Острый ИМ может быть прямым следствием рассечения устья коронарного русла. Правая коронарная артерия поражается чаще, чем левая, поэтому более вероятны нижние изменения. Ишемия без инфаркта выявляется в 15% случаев. Гипертрофия левого желудочка наблюдается у четверти пациентов с расслоением аорты, но это настолько частый результат, что ее наличие не помогает в диагностике.
Лабораторное тестированиеЕдинственным лабораторным тестом, который был достаточно изучен и показывает какие-либо перспективы в качестве инструмента скрининга расслоения грудной аорты, является D-димер; однако из-за отсутствия специфичности заказ этого анализа может привести к увеличению количества визуализационных исследований, проводимых для исключения диагноза.Кроме того, ложноотрицательные результаты могут наблюдаться в ряде сценариев, таких как тромбированный ложный просвет или хроническое расслоение аорты. D-димер в настоящее время не рекомендуется в качестве скринингового теста на расслоение грудной аорты, хотя недавние данные о комбинированном использовании шкалы риска обнаружения расслоения аорты и D-димера могут показывать многообещающие. Другие лабораторные тесты, которые могут быть назначены этим пациентам, и их ожидаемые результаты, включают следующее:
- Гемоглобин — низкий из-за внутреннего кровоизлияния во внесосудистое пространство, такое как плевральное или забрюшинное (помните, что острое или незначительное кровотечение может не отражаться. в гемоглобине сразу после кровотечения)
- Количество лейкоцитов — повышено в результате стрессовой реакции на аортальную катастрофу или недостаточность перфузии кишечника
- Молочная кислота — повышено в результате мальперфузии кишечника
- Креатинин — повышено в результате мальперфузии почек
- Тропонин — повышено от расслоение коронарной артерии с некрозом миокарда
Ни один из этих лабораторных тестов не является достаточно чувствительным, чтобы исключить диагноз расслоения грудной аорты, и ни один из них не является достаточно специфичным, чтобы установить диагноз.Тем не менее, они предоставляют дополнительную информацию, которая полезна для дальнейшего определения заболеваемости, связанной с однажды поставленным диагнозом, и определения соответствующего курса лечения.
ЛечениеЛечение существенно различается в зависимости от Стэнфордской классификации. Расслоение типа A требует экстренного хирургического вмешательства, тогда как расслоение типа B в основном лечится с медицинской точки зрения в острой фазе. «Осложненное» расслоение типа B (см. Ниже), которое происходит у 20-30% пациентов, можно лечить медикаментозно или с помощью открытых хирургических или эндоваскулярных методов, в зависимости от множества особенностей, которые должны быть тщательно взвешены пациентом и хирургом.
Устранение ужасной боли, связанной с острым расслоением аорты, имеет решающее значение. Это не только приемлемо с этической точки зрения, но и помогает контролировать частоту сердечных сокращений и артериальное давление пациента. Кроме того, пациент должен находиться в режиме NPO, чтобы свести к минимуму осложнения со стороны дыхательных путей, если они внезапно ухудшатся в ED или потребуются немедленные поездки в операционную.
Целью отделения неотложной помощи при расслоении как типа A, так и типа B является поддержание как можно более низких показателей частоты сердечных сокращений и артериального давления при одновременном обеспечении перфузии органов-мишеней.Существуют ограниченные доказательства в поддержку конкретных целей артериального давления; однако в Рекомендациях ACC / AHA по диагностике и ведению пациентов с заболеванием грудной аорты 2010 г. рекомендуется использовать бета-адреноблокаторы (или блокаторы кальциевых каналов, если существуют противопоказания к бета-адреноблокаторам) для снижения частоты сердечных сокращений до 60 ударов в секунду. минуту или меньше. Если систолическое артериальное давление выше 120 мм рт.ст. сохраняется после использования этих начальных агентов, они предписывают добавление внутривенных вазодилататоров для дальнейшего снижения артериального давления.Опять же, перфузия органа-мишени не должна ставиться под угрозу в интересах нацеливания на определенное количество.
Чтобы визуализировать эти цели, представьте крошечный клин, расположенный внутри стенки аорты, так что продвижение клина будет способствовать расслоению. Теперь представьте, что каждое сердцебиение — это удар молотка по концу клина, а сила, с которой молоток ударяет по клину, определяется кровяным давлением. Вы понимаете, почему важно снизить как частоту сердечных сокращений, так и кровяное давление.Пятьдесят ударов молота в минуту лучше, чем 80, а слабый удар лучше сильного.
Не существует единственного средства, которое универсально рекомендовалось бы перед другим, хотя короткое действие и титруемые характеристики бета-адреноблокатора, эсмолола, делают его теоретически идеальным средством для начального контроля частоты сердечных сокращений. Что касается выбора сосудорасширяющих средств, традиционно использовался нитропруссид натрия, хотя было показано, что никардипин, сосудоселективный блокатор кальциевых каналов, безопасен и эффективен в этой популяции, и многие врачи предпочитают его.
Хотя большинство расслоений аорты типа B не требует немедленного хирургического вмешательства, некоторые особенности делают их «сложными». Когда перфузия органов-мишеней нарушена (например, ишемия кишечника, ишемия спинного мозга, почечная недостаточность), гипертония не поддается лечению, расслоение продолжает распространяться, несмотря на медицинские вмешательства, или аорта демонстрирует аневризматическое расширение, могут быть открыты хирургические или эндоваскулярные процедуры. указано. Иногда эти состояния очевидны во время обращения в отделение неотложной помощи; В качестве альтернативы, эти осложнения могут развиться спустя годы после первоначального рассечения или в любое время между ними.Среди пациентов, взятых для открытого хирургического вмешательства, смертность приближается к одной трети; однако недавний опыт применения эндоваскулярных методов позволил снизить смертность до 5%.
Жемчуг и ловушкиИМпST на ЭКГ не исключает сопутствующего расслоения аорты и может быть его следствием. Не давайте тромболитики, пока вы не рассмотрели и не исключили расслоение аорты (т.
При назначении тромболитиков в случае ИМпST задокументируйте медицинское обоснование, используемое для подтверждения вашего низкого подозрения на расслоение аорты (например,(g., нормальное средостение на рентгенограмме, отсутствие дифференциального АД на верхних конечностях, одинаковый пульс на всех конечностях, неврологические симптомы, шум, постепенное появление боли, отсутствие боли в спине).
Всегда принимайте во внимание стабильность пациента при выборе наиболее подходящего метода диагностической визуализации. Неустойчивым пациентам не следует покидать отделение для диагностического обследования.
D-димер недостаточно чувствителен для расслоения аорты, чтобы независимо исключить диагноз.
Частота сердечных сокращений и артериальное давление должны быть как можно более низкими при сохранении перфузии органов-мишеней.
Вазодилататоры не следует назначать до приема средств, контролирующих ритм, так как они могут вызвать рефлекторную тахикардию, которая способствует расслоению.
Ловушка: невозможность получить немедленную хирургическую консультацию для всех пациентов с расслоением аорты, даже для пациентов с расслоением типа B или тех, которые предположительно являются хроническими. Пусть хирург решит, что пациенту не нужна экстренная операция.
Ловушка: неспособность своевременно контролировать частоту сердечных сокращений и артериальное давление даже у пациентов, направляемых в операционную.
Ловушка: исключение диагноза на основании ложноотрицательных результатов нечувствительных диагностических тестов или результатов физикального обследования.
Разрешение случаяРазрешение случая: D-димер был повышен до 17 мкг / мл (FEU). КТА грудной клетки подтвердила расслоение аорты. Пациенту выполнено экстренное протезирование корня аорты и восходящей аорты трансплантатом с однососудистым аортокоронарным шунтированием. Впоследствии ей было выполнено отсроченное эндоваскулярное восстановление нисходящего грудного компонента.
Ссылки- Ankel FK, Stanfield SC. Расслоение аорты. В: Walls RM, Hockberger RS, Gausche-Hill M, eds. Розена «Неотложная медицина: концепции и клиническая практика». 9 изд. Филадельфия, Пенсильвания: Эльзевьер; 2018. https://www.clinicalkey.com/#!/browse/book/3-s2.0-C20141019850. По состоянию на 21 марта 2019 г.
- Baliga RR, Nienaber CA, Bossone E, Oh JK, Isselbacher EM, Sechtem U, et al. Роль изображений при расслоении аорты и родственных синдромах. JACC Cardiovasc Imaging.2014; 7 (4): 406-24. PMID: 24742892
- Broder JS. Диагностическая визуализация для врача скорой помощи. Филадельфия, Пенсильвания: Эльзевьер; 2011. Глава 7, Визуализация тромбоэмболии легочной артерии и нетравматической патологии аорты; p373-443.
- Clouse WD, Hallett JW, Schaff HV, Spittell PC, Rowland CM, Ilstrup DM, et al. Острое расслоение аорты: популяционная частота по сравнению с дегенеративным разрывом аневризмы аорты. May Clin Proc. 2004; 79 (2): 176-80. PMID: 14959911
- Evangelista A, Isselbacher EM, Bossone E, Gleason TG, Eusanio MD, Sechtem U, Ehrlich MP, Trimarchi S, Braverman AC, Myrmel T, Harris KM, Hutchinson S, O’Gara P, Suzuki T, Nienaber CA, Eagle KA; Следователи IRAD.nsights из Международного регистра острой расслоения аорты: 20-летний опыт совместных клинических исследований. Тираж. 2018; 137 (17): 1846-60. PMID: 29685932
- Фаттори Р., Цао П., Де Ранго П., Черни М., Евангелиста А., Ниенабер С. и др. Междисциплинарный консенсусный документ экспертов по лечению расслоения аорты типа B. J Am Coll Cardiol. 2013; 61 (16): 1661-78. PMID: 23500232
- Hagan PG, Nienaber CA, Isselbacher EM, Bruckman D, Karavite DJ, Russman PL, et al. Международный регистр острого расслоения аорты (IRAD): новый взгляд на старую болезнь.ДЖАМА. 2000; 283 (7): 897-903. PMID: 10685714
- Hiratzka LF, Bakris GL, Beckman JA, Bersin RM, Carr VF, Casey DE Jr и др. Руководство ACCF / AHA / AATS / ACR / ASA / SCA / SCAI / SIR / STS / SVM, 2010 г., по диагностике и ведению пациентов с заболеванием грудной аорты. Отчет Фонда Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям, Американской ассоциации торакальной хирургии, Американского колледжа радиологии, Американской ассоциации инсульта, Общества сердечно-сосудистых анестезиологов, Общества сердечно-сосудистой ангиографии и вмешательств, Общества интервенционной радиологии , Общество торакальных хирургов и Общество сосудистой медицины.J Am Coll Cardiol. 2010; 55 (14): e27-129. PMID: 20359588
- Johnson GA, Prince LA. Расслоение аорты и связанные с ней синдромы аорты. В: Tintinalli JE, Stapczynski J, Ma O, Yealy DM, Meckler GD, Cline DM, eds. Неотложная медицина Тинтиналли: комплексное учебное пособие. 8-е изд. Нью-Йорк, штат Нью-Йорк: Макгроу-Хилл; 2016. http://accessemergencymedicine.mhmedical.com/content.aspx?bookid=1658§ionid=109429195. По состоянию на 21 марта 2019 г.
- Karthikesalingam A, Holt PJE, Hinchliffe RJ, Thompson MM, Loftus IM.Диагностика и лечение расслоения аорты. Эндоваскулярная хирургия Vasc. 2010; 44 (3): 165-9. PMID: 20308170
- Кломпас М. Есть ли у этого пациента острое расслоение грудной аорты? ДЖАМА. 2002; 287 (17): 2262-72. PMID: 11980527
- Mery CM, Reece T, Kron IL. Глава 50. Расслоение аорты. В: Cohn LH. изд. Кардиохирургия у взрослых, 4e. Нью-Йорк, штат Нью-Йорк: Макгроу-Хилл; 2012. http://accesssurgery.mhmedical.com.proxy1.athensams.net/content.aspx?bookid=476&Sectionid=39679067. По состоянию на 28 сентября 2014 г.
- Назериан П., Мюллер С., Соейро А.М., Лейдел Б.А., Сальвадео САТ, Джачино Ф. и др. Диагностическая точность шкалы риска обнаружения расслоения аорты плюс D-димер для острых синдромов аорты: проспективное многоцентровое исследование ADVISED. Тираж. 2018; 137 (3): 250-8. PMID: 2
46
- Nienaber CA. Роль визуализации при острых синдромах аорты. Eur Heart J Cardiovasc Imaging. 2013; 14 (1): 15-23. PMID: 23109648
- Nienaber CA, Powell JT. Лечение острых аортальных синдромов.Eur Heart J. 2012; 33 (1): 26-35. PMID: 21810861
- Рид К.С., Кертис, штат Луизиана. Неотложные состояния аорты: часть I — расслоение грудной клетки и аневризмы. Emerg Med Practice. 2006; 8 (2): 1-24.
- Тис С., Хогг К. Отчет по теме «Лучшее свидетельство». Периферические импульсы для исключения расслоения грудной аорты. Emerg Med J. 2004; 21 (5): 589. PMID: 15333542
- Tsai TT, Trimarchi S, Nienaber CA. Острое расслоение аорты: перспективы Международного реестра острых расслоений аорты (IRAD).

