Откуда берется рак и почему он продолжает становиться все более непобедимым
Старение и вредные привычки ослабляют организм и позволяют раку одерживать победу над здоровыми тканями — именно это, а не мутации генов является главной причиной формирования злокачественных опухолей. Ученые рассказали отделу науки «Газеты.Ru», как победить рак и почему клетки нашего тела можно сравнить с динозаврами.
Первые в истории человечества описания злокачественных опухолей были составлены еще древними египтянами, а термин для обозначения болезни — рак — предложил древнегреческий врач Гиппократ. Первые операции по удалению раковых образований проводились примерно с I века до н.э.
Впрочем, несмотря на все попытки диагностирования и борьбы с заболеванием, на протяжении многих веков они оставались неудачными. Лишь в конце XVIII века появились четкие и подробные «инструкции» по удалению разных видов раковых опухолей.
А детальное изучение злокачественных образований стало возможным только с появлением первых усовершенствованных микроскопов и развитием патологической анатомии во второй половине XIX века.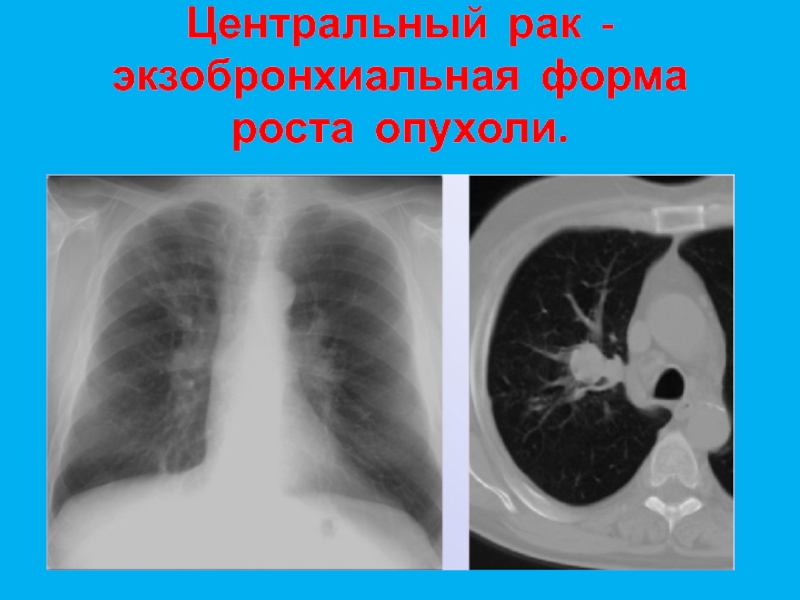
В начале прошлого столетия врачи приблизились к пониманию процессов, которые вызывают рак: была раскрыта вирусная природа некоторых сарком, выявлено канцерогенное влияние рентгеновского и ультрафиолетового излучения, началось изучение влияния факторов окружающей среды и образа жизни. На данный момент общепринятой в научных кругах теорией образования рака является мутационная теория канцерогенеза. Согласно этой гипотезе, причиной возникновения злокачественных опухолей становятся мутации, накапливаемые в геноме клетки. Доказательством теории мутационного канцерогенеза считается открытие особых клеток — протоонкогенов и генов-супрессоров.
Для того чтобы разобраться, что собой представляют эти клетки и каким образом они связаны с образованием рака, необходимо вспомнить, что в подавляющем большинстве случаев злокачественная опухоль возникает всего лишь из одной клетки с мутировавшим геномом. На данный момент ученым известно несколько десятков генов, которые при мутации начинают вырабатывать вызывающие рак белки.
Протоонкоген — это обычный здоровый ген, который под влиянием разнообразных факторов может превратиться в онкоген и начать вырабатывать смертельно опасные белки. Деятельность же генов-супрессоров, наоборот, направлена на выработку белков, препятствующих образованию опухоли. Получается, что система взаимодействия протоонкогенов и супрессоров представляет собой своеобразные весы, на одной чаше которых находятся вызывающие опухоль клетки, а на другой — клетки, которые пытаются этому противостоять.
Мутация одного гена может стать толчком, который приведет к лавинообразному мутационному процессу в других клетках. Накопление уже трех-шести генетических повреждений приводит к «перевесу» раковой чаши и появлению злокачественной опухоли.
Описанная выше теория мутационного канцерогенеза доказана многочисленными научными исследованиями, однако все равно у ученых есть ответы далеко не на все вопросы. Например, до настоящего момента исследователи не могли объяснить так называемый парадокс Пето (Peto’s paradox). Его суть заключается в следующем: если теория мутационного канцерогенеза верна, это означает, что теоретически любая клетка может стать злокачественной. Количество клеток в организме кита превышает число клеток в теле мыши примерно в миллион раз, а живут киты примерно в 50 раз дольше грызунов — это значит, что шансы кита заболеть раком должны в разы превышать риск в случае с мышами. Однако на самом деле это почему-то не так: и мыши, и киты страдают от рака примерно с одинаковой частотой, а некоторые породы грызунов и вовсе «обгоняют» китов по этому показателю.
Например, до настоящего момента исследователи не могли объяснить так называемый парадокс Пето (Peto’s paradox). Его суть заключается в следующем: если теория мутационного канцерогенеза верна, это означает, что теоретически любая клетка может стать злокачественной. Количество клеток в организме кита превышает число клеток в теле мыши примерно в миллион раз, а живут киты примерно в 50 раз дольше грызунов — это значит, что шансы кита заболеть раком должны в разы превышать риск в случае с мышами. Однако на самом деле это почему-то не так: и мыши, и киты страдают от рака примерно с одинаковой частотой, а некоторые породы грызунов и вовсе «обгоняют» китов по этому показателю.
Кроме того, ученые утверждают, что
большинство мутаций накапливается во время первой половины жизни организма — примерно в тот период, когда человек или животное перестает расти. Тем не менее рак чаще всего возникает уже в пожилом возрасте.
Тем не менее рак чаще всего возникает уже в пожилом возрасте.
Исследователи из Школы медицины Колорадского университета в Денвере Андрей Рожок и Джеймс Дегрегори предложили новую, экспериментально подтвержденную теорию, описывающую причины формирования рака и объясняющую парадокс Пето. Статья ученых была
Поясняя, в чем заключается суть гипотезы, Джеймс Дегрегори рассказал: «Давайте мысленно перенесемся на 65 млн лет назад, во времена, когда на нашей теплой и влажной планете жили динозавры, а одновременно с ними — незначительное количество первых млекопитающих. Потом в планету ударил гигантский метеорит, произошли и другие изменения среды обитания животных, которые нарушили существовавшую экосистему. В результате этого доминировать на Земле стали теплокровные млекопитающие».
То, что динозавры вымерли, вовсе не означает, что они стали более слабыми или неприспособленными к жизни или что млекопитающие смогли каким-то образом одержать над ними верх.
в результате старения и под воздействием вредных привычек состояние здоровых тканей нашего тела ухудшается и в какой-то момент организм уступает более сильным раковым клеткам.
Разумеется, раковые клетки обладают некоторыми особыми свойствами, например могут жить и успешно размножаться в тканях с низким содержанием кислорода, однако это не делает их некими «суперклетками». Это свойство будет давать мутировавшим генам преимущество только в том случае, если ткань действительно будет бедна кислородом, что нетипично для здорового человека. Онкогенетические (то есть способные спровоцировать рак) мутации почти всегда присутствуют в организме, но защитные системы держат их под контролем — до того момента, когда не изменится вся «экосистема». Именно к этому заключению пришли Андрей Рожок и Джеймс Дегрегори после проведения многочисленных экспериментов на мышах.
Джеймс Дегрегори ответил на несколько вопросов «Газеты.Ru», подробнее рассказав о результатах работы.
— Джеймс, скажите, пожалуйста, означают ли полученные вами выводы, что изменение состояния тканей организма вносит больший «вклад» в образование рака, чем накапливание мутаций?
— Да. Это доказывается как построенными нами математическими моделями, так и экспериментами.
— Значит ли это, что специалистам следует начать работу над созданием новых методик диагностики и лечения рака?
— Я бы так не сказал. Тем не менее наша теория показывает, что сфокусироваться стоит не на предотвращении мутации генома клетки, а на том, насколько «выигрышной» для раковых клеток является среда, в которой они обитают. Необходимо понимать, как та или иная терапия повлияет на состояние здоровой ткани: если ее повредить в процессе лечения, то эти повреждения помогут развиваться оставшимся раковым клеткам, и болезнь вернется. И наоборот, терапия, которая сделает здоровую ткань более «выносливой», замедлит развитие опухоли.
Необходимо понимать, как та или иная терапия повлияет на состояние здоровой ткани: если ее повредить в процессе лечения, то эти повреждения помогут развиваться оставшимся раковым клеткам, и болезнь вернется. И наоборот, терапия, которая сделает здоровую ткань более «выносливой», замедлит развитие опухоли.
Эту проблему можно воспринимать как экологическую: если вы хотите сохранить популяцию лемуров на Мадагаскаре, вы же не будете вырубать лес, в котором они живут!
— В таком случае что люди могут сделать, чтобы замедлить старение и изнашивание тканей собственного организма?
— Что ж, старение отменить нельзя, но можно замедлить — а в этом поможет здоровый образ жизни. Мы же все знаем, что правильное питание, спорт и отказ от курения не позволяют развиться некоторым заболеваниям, теперь мы доказали, что это верно и в случае с раком.
— Ваша теория может создать впечатление, что рак — болезнь в своем роде неизбежная, а человечество может сделать очень немногое в борьбе с ней. Так ли это?
Так ли это?
— Нет, конечно, не так. Я уже пояснил, как правильный образ жизни может существенно снизить риск развития опухоли. Да, старение неизбежно, но можно же продлить тот период времени, на протяжении которого человек сохраняет здоровье. Впрочем, в какой-то степени наша жизнь зависит от случая, поэтому рак может появиться и у того, кто заботится о здоровье. Однако это совсем не значит, что мы должны опускать руки!
Как вовремя «поймать» рак груди?
Рак молочной железы является одним из наиболее распространенных онкологических заболеваний у женщин. Медицинская статистика подтверждает один важный постулат – при своевременной диагностике его можно вылечить. Сегодня мы ведем разговор с маммологом, акушером-гинекологом вильнюсского Медицинского центра диагностики и лечения Юлией Витко.
«Статистика красноречива: при лечении рака молочной железы первой стадии наблюдается до 95% выздоровления пациентов, при второй стадии – на 10% меньше. Чем более «запущенно» заболевание, тем ниже вероятность выжить. На третьей стадии удается спасти лишь 50% пациентов. И только одну из пяти женщин с четвертой стадией можно вылечить», – начинает свой рассказ акушер-гинеколог Юлия Витко.
Чем более «запущенно» заболевание, тем ниже вероятность выжить. На третьей стадии удается спасти лишь 50% пациентов. И только одну из пяти женщин с четвертой стадией можно вылечить», – начинает свой рассказ акушер-гинеколог Юлия Витко.
Регулярная ежегодная профилактическая диагностика может спасти жизнь многим женщинам. К сожалению, не каждая женщина должным образом заботиться о своем здоровье. «Рак молочной железы – тихий убийца. Как правило, в течение длительного времени женщина даже не подозревает о его пагубном развитии, так как не чувствует ни боли, ни даже дискомфорта. Изменения в груди становятся очевидными, в зависимости от размера груди и ткани, когда опухоль вырастет до 1,5–2 см. Это означает, что рак уже приближается ко второй стадии. Если женщина и дальше медлит с обращением к врачу, в процесс могут быть вовлечены лимфатические узлы подмышечной впадины, тогда лечение становится очень сложным», – говорит врач-маммолог Юлия Витко. Каждая женщина, начиная с двадцатилетнего возраста, один раз в год должна проходить медосмотр. Это особенно важно при планировании беременности, использовании противозачаточных средств или длительной гормональной терапии, а также, если у вас уже диагностированы доброкачественные изменения молочной железы, такие как кисты. Медицинский осмотр молочных желез необходим перед пластической операцией по увеличению или уменьшению груди. Во время ежегодного обследования молочной железы также оценивается состояние имплантатов.
Каждая женщина, начиная с двадцатилетнего возраста, один раз в год должна проходить медосмотр. Это особенно важно при планировании беременности, использовании противозачаточных средств или длительной гормональной терапии, а также, если у вас уже диагностированы доброкачественные изменения молочной железы, такие как кисты. Медицинский осмотр молочных желез необходим перед пластической операцией по увеличению или уменьшению груди. Во время ежегодного обследования молочной железы также оценивается состояние имплантатов.
Какое исследование вам назначить – решает врач. Ультразвуковое исследование, или УЗИ, – это более щадящее исследование, которое не подвергает организм женщины радиологическому (пусть и небольшому) облучению, в отличие от маммографии. «Оба этих исследования жизненно необходимы. Для молодых женщин, у которых ткань молочной железы очень плотная, в ней преобладает железистый компонент, который детально легче рассмотреть с помощью ультразвука, УЗИ более информативно. Ультразвуковое оборудование нового поколения, которым оснащен Медицинский центр диагностики и лечения, позволяет установить изменения в железе размером от 4-6 мм, которые, на самом деле, можно будет пропальпировать только через пару лет! Это очень важно, ведь беременным или кормящим женщинам можно назначит только ультразвуковое исследование», – пояснила акушер-гинеколог, маммолог Ю. Витко.
Ультразвуковое оборудование нового поколения, которым оснащен Медицинский центр диагностики и лечения, позволяет установить изменения в железе размером от 4-6 мм, которые, на самом деле, можно будет пропальпировать только через пару лет! Это очень важно, ведь беременным или кормящим женщинам можно назначит только ультразвуковое исследование», – пояснила акушер-гинеколог, маммолог Ю. Витко.
Фото маммолог, акушер-гинеколог вильнюсского
Медицинского центра диагностики и лечения Юлия Витко
Первую маммографию женщинам рекомендуется пройти по достижении 40 лет, чтобы в дальнейшем, во время последующих скрининговых исследований по программе превенции рака молочной железы, в которой участвуют все без исключения женщины в возрасте 50-70 лет, увидеть динамику изменений в молочной железе. «После наступления менопаузы меняется гормональный фон, железистая ткань в груди женщины заменяется жировой. Такая ткань лучше пропускает рентгеновские лучи, поэтому маммографию целесообразно делать в более старшем возрасте. Рентгенологическое исследование позволяет обнаружить изменения в груди размером от 2 мм.
Рентгенологическое исследование позволяет обнаружить изменения в груди размером от 2 мм.
«Точность при ультразвуковом исследовании составляет около 87 процентов, а ультразвук вместе с рентгеном фактически выявляет изменения в 100 процентах случаев», – рассказывает врач-маммолог Медицинского центра диагностики и лечения Ю. Витко.
Факторы рискаУвы, пока не найден метод, который со 100-процентной гарантией определял бы, заболеет та или иная женщина раком молочной железы, поэтому так важно проходить регулярные профилактические осмотры. Однако он может повышаться как при генетической предрасположенности, так и при определенном образе жизни, который зависит от осведомленности и нашего осознанного выбора.
В 5–10 процентах случаев рак молочной железы – это результат наследственных генных мутаций. Если более чем у двоих ваших близких родственников был диагностирован рак молочной железы, рекомендуется провести генетический анализ методом ПЦР на наличие изменений в генах BRCA1 и BRCA2. Это исследование можно заказать в Медицинском центре диагностики и лечения в Вильнюсе. Если исследование подтвердит мутацию в генах, то самым надежным методом для снижения риска рака молочной железы в этом случае будет взаимная мастэктомия – удаление обеих молочных желез.
Это исследование можно заказать в Медицинском центре диагностики и лечения в Вильнюсе. Если исследование подтвердит мутацию в генах, то самым надежным методом для снижения риска рака молочной железы в этом случае будет взаимная мастэктомия – удаление обеих молочных желез.
Риск заболеть раком молочной железы выше у нерожавших или поздно родивших женщин, а также у тех, кто более 5 лет использовал гормонозаместительную терапию и более 10 лет употреблял контрацептивы. Также более высокий риск связывают с началом менструального цикла раньше положенного срока и поздней менопаузой.
Грудное вскармливание в течение более 3 месяцев значительно снижает риск рака молочной железы даже у женщин с мутациями генов BRCA1 и BRCA2.
Есть ли методы снижения негативных последствий при обнаружении рака молочной железы или методы по его профилактике?«Как я уже упоминала, самый лучший метод – ежегодные проверки груди и обнаружение новообразований на самой ранней стадии, когда с болезнью легко справиться. Это действительно очень важно», – подчеркнула акушер-гинеколог, маммолог Юлия Витко.
Это действительно очень важно», – подчеркнула акушер-гинеколог, маммолог Юлия Витко.
Избыточный вес и ожирение, особенно если они обнаруживаются в постменопаузальном периоде, напрямую связывают с более высоким риском развития рака молочной железы. Женщины должны заботиться о физической активности и контролировать свой вес не только ради красоты. Это, прежде всего, – здоровье. В неделю рекомендуется уделять не менее 150 минут тренировкам средней интенсивности или 75 минут с интенсивной нагрузкой (например, аэробике), а также двум силовым тренировкам. Снизить риск рака помогут полноценное, разнообразное питание, а также предотвращающие старение организма антиоксиданты, микроэлементы, витамины А, Е, D, бета-каротины.
Многочисленные научные исследования подтверждают связь между раком молочной железы и вредными привычками – алкоголем и, особенно, курением. По данным Всемирного фонда исследования рака, у женщин, которые здоровы, регулярно занимаются спортом, не имеют вредных привычек, чей индекс массы тела менее 30, риск возникновения рака молочной железы в три раза ниже, чем у тех, кто придерживается противоположного образа жизни.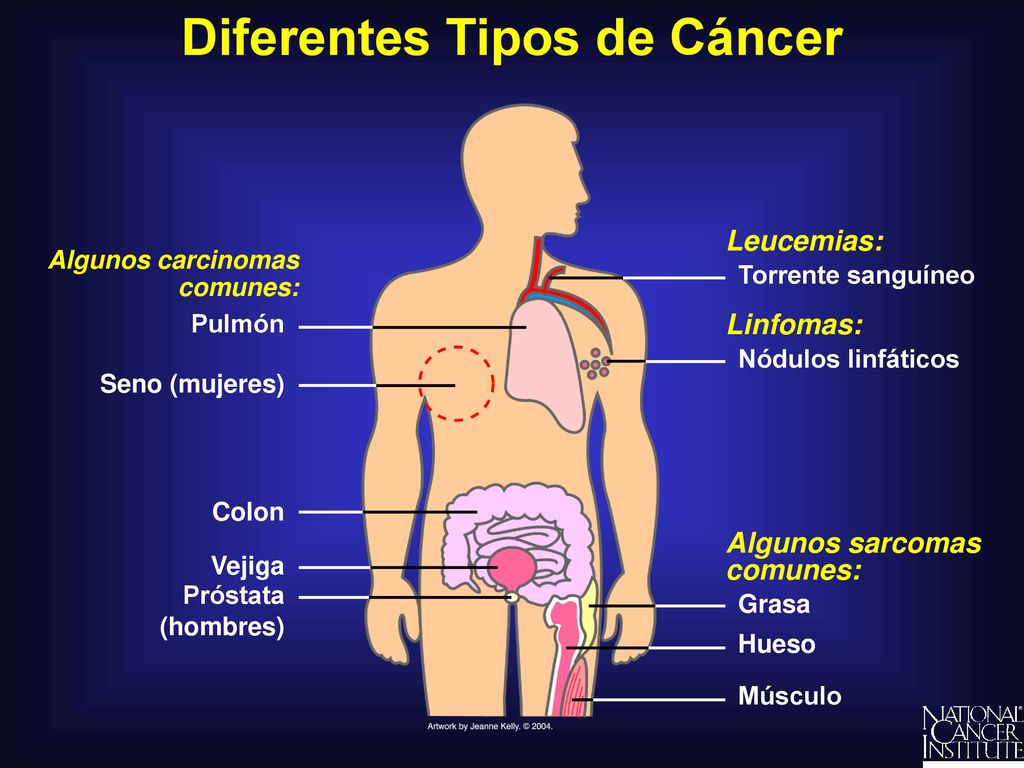 Снижение риска рака молочной железы находится, прежде всего, в собственных руках женщины. Оно начинается с того, как мы живем, что мы едим, и заканчивается регулярными медицинскими осмотрами.
Снижение риска рака молочной железы находится, прежде всего, в собственных руках женщины. Оно начинается с того, как мы живем, что мы едим, и заканчивается регулярными медицинскими осмотрами.
Метастазы – Лечение и диагностика в Киеве – Симптомы
Раковые клетки метастазируют гематогенным путем — через кровь
Метастазы (от греческого metástasis, перемещение) – это распространение опухолевых клеток из места возникновения (первичной опухоли) в другие отделы и органы организма пациента. Основных путей распространения метастазов два: по сосудам лимфатической системы (лимфогенное метастазирование) и по сосудам кровеносной системы (гематогенное метастазирование).
Метастазы — ни что иное, как раковые клетки, оторвавшиеся от первичной опухоли и начавшее свое “путешествие” по сосудам. Обычно опухоли дают метастазы на поздних стадиях, поэтому чрезвычайно важно определить, является ли выявленная опухоль первичной, либо следует внимательно изучить организм в поисках источника метастазирования.
Лечение метастазов
Метастазы рака, как и само заболевание, требуют лечения. Для этого применяются следующие методы:
Метод лечения метастазов, исходя из особенностей каждого заболевания, определяется консилиумом специалистов.
Среди методов терапии метастазов особого внимания заслуживает КиберНож. Это метод бескровной дистанционной радиохирургии признан “золотым стандартом” лечения и применяется в большинстве случаем распространенности онкологического процесса:
«Лечение метастазов рака на КиберНоже является неинвазивным, нетоксичным и безопасным воздействием на организм, которое дает возможность организму пациента восстановиться и набраться сил перед следующим этапом лечения опухолевого процесса», — Ирина Дионисьева, врач-радиолог высшей категории, более 25 лет в медицине.
КиберНож не предусматривает хирургического вмешательства, как при традиционном оперативном лечении метастазов. Радиохирургическая система осуществляет доставку высоких доз ионизирующего излучения точно в объем опухолевых клеток, позволяя за один-два сеанса удалить не только единичные но и множественные новообразования.
Механизмы злокачественного роста
Развитие рака начинается в тот момент, когда воспроизводится клетка с поврежденными генами. Впоследствии раковые клетки осуществляют неконтролируемое деление (ненормальный митоз), что приводит к быстрому увеличению скопления клеток, которое может быть обнаружено при обследовании пациента во время профилактического онкоскрининга. Совокупность раковых клеток в месте начала опухолевого процесса и является первичной опухолью. Дальнейший рост опухоли может приводить к ее прорастанию в окружающие ткани и органы. Такие прорастания принято называть локальными метастазами.
При продолжении опухолевого процесса наблюдается отрыв отдельных клеток с дальнейшим их распространением по кровотоку и лимфотоку, ввиду чего, при определенных условиях (сниженном общем или местном иммунитете), происходит развитие метастатических опухолей. У пациентов с хорошей сопротивляемостью организма занос опухолевых клеток в другие органы не приводит к развитию метастатического поражения.
Идентифицировать недифференцированные клетки при подозрении на наличие опухоли помогают методы биохимических и цитогенетических исследований.
Передвижение метастазов
Попадают опухолевые клетки в сосуды лимфатической и/или кровеносной систем после того, как целостность сосудов в их месте соприкосновения с опухолью нарушается.
Механизмы метастазирования опухолей
Если опухолевой клетке, циркулирующей в крови или лимфе, удается прикрепиться к стенке сосуда либо к органу, через который проходит сосуд, она проникает за пределы своего “транспортного коридора” и продолжает неконтролируемое размножение.
Таким образом формируется еще одна опухоль (вторичная, или метастатическая), которая может быть выявлена в процессе клинической диагностики. При детальном рассмотрении, тип клеток этой новой опухоли (метастаза) совпадает с типом клеток первичной опухоли. Таким образом, клетки метастаза по структуре и метаболизму, в большинстве случаев, соответствуют клеткам первичной опухоли. В некоторых случаях это помогает сделать лечение рака более эффективным — выявление неспецифичного для данной локализации типа опухоли служит сигналом для дальнейшего поиска первичного опухолевого очага.
К примеру, рак молочной железы чаще всего метастазирует в легкие. Поэтому при обнаружении в легких опухоли, состоящей из аномальных клеток молочной железы, онколог обязан предпринять действия по обнаружению первичной опухоли.
Метастазирование — основной (но не единственный) признак злокачественности опухоли. Однако способность метастазировать у различных видов рака — различна. Например, из двух опухолей кожи меланома — крайне агрессивно метастазирует, а случаи метастазирования базалиомы (базальноклеточный рак кожи) — чрезвычайно редки.
Рецидивы и метастазы злокачественной опухоли — тяжелое осложнение, более опасное для жизни больного, чем первичная опухоль. Раннее выявление этих осложнений и специализированное лечение являются основным направлением борьбы за продолжительность жизни онкологических больных.
Особенности рецидивирования и метастазирования опухолей
Разнообразные клинические наблюдения и результаты статистических исследований доказали, что на частоту и особенности возникновения рецидивов и метастазирования, которые определяют прогноз болезни, влияют следующие факторы:
- Стадия опухоли на момент начала специализированного лечения
Теоретически, у пациентов, получивших радикальное лечение (хирургия или радиохирургия) на ПЕРВОЙ стадии заболевания, опухолевые клетки не проникли за пределы опухоли в сосуды лимфатической или кровеносной системы. А значит, нет причин ожидать метастазов или рецидива опухоли.
Метастазы в кожу, первичная опухоль — аденокарцинома желудка
Однако точной информации о том, не проникли ли единичные клетки в кровоток/лимфоток, в полном ли объеме была иссечена опухоль, в полный ли объем опухолевого поражения была осуществлена доставка радиохирургической дозы ионизирующего излучения от КиберНожа или Гамма Ножа, — нет.
Поэтому пациенты, получившие лечение на первой стадии рака подлежат обязательным осмотрам.
- Локализация опухоли
Современные методы лечения позволяют достичь эффективности лечения, например, (кроме меланомы), в 70-80 %. Этот же показатель у пациентов на первой стадии немеланомных раков кожи достигает 100%. При этом расположение (локализация) первичной опухоли оказывает влияние на только на частоту метастазирования, но и на те “цели”, в которые она “отправляет” метастазы.
Примеры метастазирования:
рак анального отдела прямой кишки — в паховые лимфатические узлы;
опухоли средне- и верхнеампулярных отделов кишечника — вверх по брыжейке и в лимфоузлы тазовой клетчатки;
рак простаты — в костную систему (таз, крестец, позвоночник).
Из-за особенностей анатомического строения каждого из органов даже размещение опухоли в определенной части является фактором влияния на прогноз распространения. К примеру, при развитии опухоли молочной железы во внутреннем квадранте прогноз может быть хуже, чем при локализации в наружном квадранте и т. д.
- Форма опухолевого роста и гистологического строения опухоли
Поверхностные формы рака кожи растут медленно, многие годы не метастазируя. Опухоли инфильтративного типа растут быстро и рано дают метастазы. Неблагоприятные результаты лечения больных раком легкого отмечены при низкодифференцированных формах рака. Чрезвычайно активно метастазирует меланома. Экзофитные опухоли желудочно-кишечного тракта (полипообразный, грибовидный) менее злокачественны, чем инфильтративные формы рака этого же органа.
- Характер и объем радикального лечения
Прямое влияние на вероятность и характер метастазирования оказывает то, каким образом пациент получил лечение первичной опухоли. Современная онкология многократно доказала, что наибольшего эффекта (в том числе снизить частоту рецидивов и метастазирования) удается добиться при проведении сочетанного лечения, при котором используется комбинация методов: хирургии, радиохирургии (КиберНож, Гамма Нож), химиотерапии, таргетного лечения и др.
- Возраст пациентов
Рост опухоли и метастазирование у более молодых людей, в сравнении с более пожилыми пациентами, протекает аналогично другим биологическим процессам — быстрее и интенсивнее.
Пути метастазирования
Основных путей метастазирования (путей распространения опухолевых клеток от первичной опухоли в другие части организма) — два.
Типичные пути метастазирования опухолей
Лимфогенный путь — перенос клеток опухоли, проросшей сквозь стенку лимфатического сосуда, с током лимфы в регионарные (близлежащие) лимфоузлы или отдаленные лимфоузлы.
Наиболее часто метастазируют лимфогенным путем такие опухоли как:
Гематогенный путь метастазирования — перенос опухолевых клеток от первичной опухоли с кровотоком. Мишенью таких метастазов становятся легкие, печень и кости. Наиболее часто гематогенным путем метастазируют следующие виды опухолей:
- злокачественные опухоли лимфатической и кроветворной ткани,
- саркома,
- гипернефрома,
- хорионэпителиома.
При этом наиболее часто регистрируемые опухоли (рак легких и бронхов, рак молочной железы, рак щитовидной железы, рак яичников) с одинаковой интенсивностью распространяют метастазы как гематогенным, так и лимфогенным путем.
Также одним из проявлений метастазирования опухолей брюшной полости (рак желудка) и полости малого таза (рак яичника) является диссеминация процесса по брюшине в виде мелких «пылевых» метастазов с развитием асцита — геморрагического выпота.
Рак брюшины — наличие раковых клеток, рассеянных метастазами по брюшине. На фото можно увидеть тонкую кишку, покрытую блестящей брюшиной с несколькими небольшими розовыми имплантациями раковых клеток (обозначены синей стрелкой)
Наиболее предсказуемым является лимфогенное метастазирование, которое является и наиболее изученным, регионарные метастазы в лимфоузлы являются одним из основных объектов диагностики в каждом из случаев. Это позволяет выявлять метастазы в лимфоузлы раньше, а лечить — эффективнее.
Лимфогенные метастазы
Основной “мишенью” метастазирования является область шеи, вернее, лимфоузлы шеи, через которые проходит лимфоток как от верхней части организма (голова, органы грудной полости, верхние конечности), так и от структур и органов нижней половины тела человека (органов брюшной полости, туловища, нижних конечностей).
Типичные пути метастазирования
Ввиду особенностей топографии лимфатической системы, наиболее частыми “маршрутами” лимфогенного метастазирования являются следующие:
- рак нижней губы, передних отделов языка и полости рта, верхней челюсти метастазирует, прежде всего, в подбородочные и подчелюстные лимфатические узлы;
- опухоли задних отделов языка, дна полости рта, глотки, гортани, щитовидной железы — в лимфатические узлы по ходу сосудисто-нервного пучка шеи;
- рак легких и рак молочной железы метастазирует в надключичную область, в лимфоузлы, расположенные снаружи от грудинно-ключично-сосцевидной мышцы.
Грибовидный метастаз рака легких в кожу плеча
- рак органов брюшной полости метастазирует в надключичную область, в лимфатические узлы, расположенные внутрь от грудино-ключично-сосцевидной мышцы, между и позади ее ножек
- метастазы рака желудка распространяются настолько показательно, что метастазы в каждую из мишеней имеют свою классификацию в зависимости от “мишени”: метастазы в лимфоузлы левую надключичную область (метастазы Вирхова, вирховские узлы), в лимфоузлы тазовой области (метастазы Шницлера, шницлеровские узлы), лимфоузлы подмышечной области (метастазы Айриша), метастаз в яичники (метастаз Крукенберга), в пупок (метастаз сестры Марии Джозеф)
Рак правого яичника (1) с метастазами в брюшной полости: метастазы в кишечнике (2), метастазы диафрагмы (3) и сальника (4)
Второе место по частоте сосредоточения лимфоузлов, в которые направляются метастазы, — подмышечная область. Их исследование требуется при наличии у пациента рака молочной железы, рака кожи туловища и верхних конечностей (в том числе, меланомы).
Метастазы в лимфоузлы паховой области дают злокачественные опухоли наружных половых органов, нижних конечностей, крестцово-ягодичной области.
Гематогенные метастазы
В отличие от лимфогенных, гематогенные метастазы чаще бывают множественными и располагаются на значительном удалении от первичной опухоли. Наиболее частые источники гематогенных метастазов в легких — злокачественные опухоли яичника, рак молочной железы, рак почек, остеосаркомы и саркомы мягких тканей. В печень часто метастазируют рак желудка и поджелудочной железы, рак прямой кишки, рак легкого, рак почек.
Признаки (симптомы) метастазов:
Для метастазов в различные “мишени” существуют характерные признаки, по которым врач или сам пациент могут определить наличие процесса метастазирования:
- лимфоузлы: лимфаденопатия;
- легкие : кашель, кровохарканье и одышка;
- печень: гепатомегалия (увеличение печени), тошнота и желтуха;
- кости: боль в костях, переломы пострадавших костей;
- головной мозг: неврологические симптомы, такие симптомы как головные боли, припадки и головокружение возникают позже.
И наоборот, метастазами в отдельные “органы-мишени” характеризуются группы локализаций, в которых с высокой вероятностью развивается первичная опухоль:
- сдавливание гортанного нерва (хриплая речь, шепот, изменение голоса) может свидетельствовать о первичной опухоли пищевода, щитовидной железы, легкого;
- боли в позвоночнике, костях таза и трубчатых костях — могут быть признаками метастазов рака молочной железы, щитовидной железы, простаты, рака легкого.
Рецидив опухоли
При наблюдении пациентов, получивших лечение по поводу злокачественного новообразования, следует обращать внимание не только на развитие возможных метастазов, но и на рецидив заболевания — возобновление роста из клеток опухоли, оставшихся после хирургического лечения или после лучевого лечения. Рецидив может начаться из одиночной опухолевой клетки. Как правило, рецидивы возникают после проведения радикального лечения, при котором применялись устаревшие технологии лучевого лечения (например, лучевая терапия без визуализации расположения опухолей и зон различных подводимых доз), хирургического вмешательства, выполненного в сокращенном объеме из-за особенностей расположения опухоли либо состояния пациента. Однако случаи, когда рецидив опухоли происходит из нескольких первичных очагов, расположенных в разных отделах одного органа (первичная множественность) — также встречаются.
Одной из задач наблюдения после проведенного лечения и является выявление вероятного рецидива. Именно поэтому пациентам категорически не рекомендуется игнорировать назначенные визиты в медицинский центр. Методы определения вероятного рецидива аналогичны тем, что используются при постановке первичного диагноза.
Однако задача по своевременному выявлению рецидивов опухоли должна решаться не только лечащим врачом. Как правило, первым замечает ранее перенесенные симптомы сам пациент. К сожалению, психологический аспект, заключающийся в непринятии пациентов вероятности повторения заболевания и связанного с этим лечения, приводит к несвоевременному обращению к онкологу.
Важную роль в ранней диагностике возможного рецидива опухолевого заболевания имеет внимание членов семьи, друзей и родственников пациента, получившего радикальное лечение. Такие симптомы, как слабость, увеличение лимфоузлов, местная болезненность, психические нарушения, депрессия и т.д. являются сигналом к внеплановому визиту к онкологу и проведению соответствующего обследования. Тем более, что многие опухоли и их метастазы имеют ряд характерных симптомов, например, отечность верхних конечностей у пациентки после лечения рака груди может быть связан не только с рубцеванием тканей подмышечной области после проведенной операции, но и симптомов роста метастазов в подмышечных лимфоузлах, лимфостаз в нижних конечностях у пациентки после радикального лечения рака шейки матки также может свидетельствовать о рецидиве заболевания или наличии метастазов.
Реабилитация пациентов после лечения метастазов и рецидивов
Реабилитация пациента после лечения злокачественных опухолей — важная составляющая комплексной онкологической помощи. Правильная разработка и реализация плана по физиологической и психологической реабилитации — эта задача должна решаться одновременно с окончанием этапа лечения и началом наблюдения на предмет выявления возможных рецидивов или метастазов.
Колоректальный рак — распространенность, симптомы, скрининг и диагностика
Рассказывает Анвар Йулдашев —
колопроктолог, хирург-онколог, к.м.н.
Что такое колоректальный рак
«Колоректальный рак» — собирательное понятие для рака (опухоли) различных отделов толстой (colon) и прямой (rectum) кишки. Среди множества онкологических заболеваний эта патология остается наименее освещенной и наиболее покрытой мифами и страхами пациентов, но, тем не менее, современные возможности ранней диагностики дают основания считать КРР на ~ 95% предотвращаемым раком.
Распространенность колоректального рака
Статистика развитых стран мира свидетельствует о неуклонном росте впервые выявленных случаев рака толстой и прямой кишки по сравнению со злокачественными опухолями любой другой локализации, кроме рака легкого. В мире, в целом, заболеваемость неодинакова: самые высокие показатели заболеваемости в Австралии и Новой Зеландии, Европе и Северной Америке, а самые низкие — в Африке и Центральной и Южной Азии. Такие географические различия, по всей видимости, определяются степенью влияния факторов риска КРР — особенностей диеты, вредных привычек, экологических факторов на фоне генетически обусловленной восприимчивости к развитию данного вида рака.
В России колоректальный рак занимает одну из ведущих позиций. Среди мужчин, заболевших злокачественными новообразованиями, КРР находится на 3-м место после рака легкого и желудка, а у женщин, соответственно, после рака молочной железы и рака кожи. Тревожным фактом является высокий уровень летальности на 1-м году жизни после установления диагноза, обусловленный тем, что при первичном обращении пациентов к врачу запущенные формы рака (III-IV стадии) уже имеют более 70% пациентов с раком ободочной кишки и более 60% пациентов с раком прямой кишки, при этом хирургическому лечению подвергается около 40% больных.
В США ежегодно регистрируется приблизительно 140 000 новых случаев болезни и около 50 000 летальных исходов по поводу КРР. Удивительно, но именно в США отмечается медленная, но постоянная тенденция снижения заболеваемости КРР, а показатели выживаемости при КРР – одни из самых высоких в мире. Данные отчетности Национального института рака США показывают, что 61% пациентов с данным диагнозом преодолел пятилетнюю выживаемость.
В США и многих других западных странах улучшение результатов достигнуто, в частности, своевременным обнаружением и удалением полипов толстой кишки, диагностикой КРР на ранней стадии и более эффективным лечением. К сожалению, во многих странах с ограниченными ресурсами и иной инфраструктурой здравоохранения, особенно в Центральной и Южной Америке и Восточной Европе, смертность от КРР продолжает расти.
Факторы риска развития колоректального рака
Колоректальный рак чаще всего развивается как перерождение аденоматозных (железистых) полипов.
Несмотря на то, что наследственная предрасположенность значительно увеличивает риск развития КРР, большинство случаев является спорадическими (иными словами — непредсказуемыми, эпизодическими), а не семейными: приблизительно 80-95 % случаев спорадических против 5-20%, имеющих наследственную причину. Но среди всех других видов рака у человека КРР проявляет наибольшую связь с семейной заболеваемостью. Исследования молекулярных механизмов развития колоректального рака выявили ряд генетических нарушений, большинство из которых наследуется по аутосомно-доминантному типу и значительно повышает риск развития рака. Семейный аденоматозный полипоз и синдром Линча (наследственный неполипозный колоректальный рак) являются наиболее распространенными из семейных видов рака с изученными генетическими дефектами, вместе на их долю приходится лишь около 5% случаев колоректального рака.
Из других наиболее известных предрасполагающих факторов стоит отметить воспалительные заболевания кишечника (язвенный колит, болезнь Крона) — риск рака увеличивается с продолжительностью течения этих заболеваний. Общая заболеваемость колоректального рака начинает увеличиваться примерно через 8 –10 лет после возникновения воспалительного заболевания кишечника и возрастает до 15-20% через 30 лет. Главными факторами риска являются длительность заболевания, распространенность поражения, молодой возраст и наличие осложнений.
Возраст является значимым фактором риска: колоректальный рак является редкостью до 40 лет, однако частота колоректального рака увеличивается в каждом последующем десятилетии и достигает максимума в 60-75 лет.
Существуют факторы, которые повышают риск развития колоректального рака. Установлено, что популяции людей, в которых заболеваемость колоректального рака высока, употребляют пищу, бедную клетчаткой, но при этом с высоким содержанием животного белка, жира и рафинированных углеводов. Ожирение примерно в 1,5 раза увеличивает риск развития колоректального рака, причем в большей степени у мужчин. Избыточное употребление алкоголя и курение также находятся в числе факторов, повышающих спорадическую заболеваемость полипозом толстого кишечника и колоректального рака, и значительно увеличивают риск рака у пациентов с наследственными заболеваниями толстого кишечника (например, с синдромом Линча).
Что такое скрининг колоректального рака?
Это методы активного выявления лиц с факторами риска развития КРР или с бессимптомно протекающим КРР, основанные на применении специальных методов диагностики. Скрининговые исследования при колоректальном раке помогают значительно уменьшить вероятность его развития, так как позволяют выявить предраковое заболевание кишечника или рак на ранней стадии и своевременно оказать лечебную помощь.
В первую очередь скринингу подлежат лица, у которых среди родственников первой линии (у детей, родителей, братьев и сестер) имеются случаи рака толстой или прямой кишки, аденомы и воспалительные заболевания кишечника. Наличие у родственника такого диагноза увеличивает риск примерно в 2 раза по сравнению с популяцией в целом.
Рекомендации ряда научных сообществ по изучению колоректального рака (American College of Gastroenterology, Multisociety Task Force on Colorectal Cancer from the American Cancer Society, American College of Radiology) содержат указания по срокам проведения первой колоноскопии у следующих пациентов:
-
раннее, до 40 лет, у пациентов, имеющих ближайших родственников с аденомой кишечника, диагностированной в возрасте до 60 лет;
-
в срок на 10-15 лет раньше, чем был выявлен самый «молодой» КРР в семье, и/или этот диагноз был установлен в 60 лет и моложе.
Сроки скрининговых исследований могут быть изменены, если пациент имеет дополнительные факторы риска КРР: радиационные облучения брюшной полости в раннем возрасте по поводу рака, диагноз акромегалии (при котором возможно развитие аденоматоза толстой кишки), перенесенная трансплантация почки (как причина долгосрочной иммуносупрессивной терапии).
Симптомы колоректального рака
Опухоли толстой и прямой кишки растут медленно, и проходит достаточно большой период времени, прежде чем могут появиться первые признаки. Симптомы зависят от места расположения опухоли, типа, степени распространения и осложнений. Особенностью колоректального рака является то, что он «дает знать» о себе достаточно поздно. Иначе говоря, такая опухоль не видна и неощутима пациентом; лишь только когда она вырастает до значительных размеров и прорастает в соседние органы и/или дает метастазы, пациент начинает ощущать дискомфорт, боли, отмечать кровь и слизь в стуле.
Правый отдел толстой кишки имеет большой диаметр, тонкую стенку и ее содержимое – это жидкость, поэтому закупорка просвета кишки (обтурация) развивается в последнюю очередь. Чаще пациентов беспокоит желудочно-кишечный дискомфорт, обусловленный расстройствами функций соседних органов — желудка, желчного пузыря, печени, поджелудочной железы. Кровотечение из опухоли обычно скрытое, и утомляемость и утренняя слабость, вызванные анемией, могут быть единственными жалобами. Опухоли иногда становятся достаточно большими, что позволяет прощупать их через брюшную стенку, прежде чем появятся другие признаки.
Левый отдел толстой кишки имеет меньший просвет, каловые массы в нем — полутвердой консистенции, и опухоль имеет тенденцию по кругу суживать просвет кишки, вызывая кишечную непроходимость. Застой кишечного содержимого активирует процессы гниения и брожения, что сопровождается вздутием кишечника, урчанием в животе. Запор сменяется обильным жидким, зловонным стулом. Больного беспокоят коликообразные боли в животе. Стул может быть смешан с кровью: кровотечение при раке толстой кишки наиболее часто связано уже с распадом или изъязвлением опухоли. У некоторых пациентов наблюдаются симптомы прободения кишки с развитием перитонита.
При раке прямой кишки основным признаком является кровотечение при дефекации. Всякий раз, когда наблюдается кровотечение или выделение крови из заднего прохода, даже при наличии выраженного геморроя или дивертикулярной болезни, должен быть исключен сопутствующий рак. Могут присутствовать позывы на дефекацию и ощущение неполного опорожнения кишечника. Боль появляется при вовлечении тканей, окружающих прямую кишку.
В ряде случаев, еще до появления кишечных симптомов у пациентов могут обнаруживаться признаки метастатического поражения – распространения опухоли в другие органы, например, увеличение печени, асцит (скопление жидкости в брюшной полости), увеличение надключичных лимфатических узлов.
Нарушение общего состояния больных может наблюдаться и на ранних стадиях и проявляется признаками анемии без видимого кровотечения, общим недомоганием, слабостью, иногда повышением температуры тела. Эти симптомы характерны для множества заболеваний, но их появление стать поводом для немедленного обращения к врачу общей практики.
У колоректального рака существует много «масок», поэтому следует обратиться к врачу за консультацией:
-
при повышенной утомляемости, одышке, нехарактерной для пациента бледности, если ранее их не было;
-
при длительных запорах или поносах;
-
при частых/постоянных болях в области живота;
-
при наличии видимой крови в кале после дефекации;
-
при наличии скрытой крови в анализе кала.
При острой боли в области живота, при вздутии или асимметрии живота, при отсутствии отхождения стула и газов следует вызвать «скорую помощь» или срочно обратиться за медицинской помощью.
Скрининг и диагностика КРР
При наличии описанных выше жалоб, а также у пациентов, принадлежащим к группе высокого риска по заболеванию КРР, проводится обследование. Наиболее информативным и общепринятым методом ранней диагностики служит колоноскопия – эндоскопическое (внутрипросветное) исследование слизистой оболочки прямой, толстой кишки и части тонкой кишки (на протяжении примерно 2 м). Все патологические измененные ткани и полипы будут либо полностью удалены при колоноскопии, либо от них будут взяты кусочки и отправлены на гистологическое исследование. Если образование находится на широком основании или не может быть безопасно удалено при колоноскопии, врач рассмотрит вопрос о проведении хирургического вмешательства.
Как только диагностирован рак, пациентам необходимо выполнить компьютерную томографию брюшной полости и грудной клетки с целью выявления метастатических поражений, а также лабораторные исследования для оценки выраженности анемии.
У 70 % пациентов с колоректальным раком наблюдается повышение уровня раково-эмбрионального антигена сыворотки (РЭА) и онкомаркера СА19.9. В дальнейшем мониторинг РЭА и СА19.9 может быть полезным для ранней диагностики рецидива опухоли. По показаниям исследуются и другие маркеры колоректального рака.
Основным скрининговым исследованием у пациентов старше 50 лет со средней степенью риска является колоноскопия. При наличии полипов или другой патологии в толстой и прямой кишке регулярность исследований может возрастать до ежегодных или каждые 3-10 лет. Оценивая степень риска развития колоректального рака у пациентов с заболеваниями кишечника, врач принимает решение о частоте проведения исследований индивидуально для каждого больного.
Лишь только такая активная позиция врачей по поводу ранней диагностики полипов и профилактике опухолей толстой и прямой кишки привела к замедлению темпов роста заболеваемости колоректального рака в США.
Лечение колоректального рака
Хирургическое лечение колоректального рака может быть проведено у 70-95 % пациентов без признаков метастатической болезни. Хирургическое лечение заключается в удалении сегмента кишки с опухолью с местным лимфатическим аппаратом с последующим соединением концов кишки (созданием анастомоза) для сохранения естественной способности к опорожнению кишечника. При раке прямой кишки объем операции зависит от того, на каком расстоянии от анального отверстия расположена опухоль. Если необходимо полностью удалить прямую кишку, формируется постоянная колостома (хирургически созданное отверстие в передней брюшной стенке для выведения кишки), через которую содержимое кишечника будет опорожняться в калоприемник. Учитывая современные достижения медицины и приспособления для ухода за колостомой, негативные последствия этой операции сводятся к минимуму.
При наличии метастазов в печени у неистощенных пациентов рекомендуется удаление ограниченного числа метастазов в качестве дальнейшего метода хирургического лечения. Эта операция выполняется, если первичная опухоль была полностью удалена, метастаз печени находится в одной доле печени и отсутствуют внепеченочные метастазы. Выживаемость после операции в течение 5 лет составляет 6- 25 %.
ВАЖНО!!!
Эффективность лечения колоректального рака зависит от того, на какой стадии болезни пациент обратился к врачу. Только ранняя диагностика колоректального рака позволяет максимально использовать весь спектр современных методов лечения и добиться удовлетворительных результатов.
Внимательное отношение к своему организму и своевременное обращение за квалифицированной медицинской помощью увеличивает шансы на продолжение активной жизни даже при таком серьезном онкологическом заболевании.
Онколог рассказал, почему не смог вылечить Стива Джобса от рака — Forbes Kazakhstan
ФОТО: Фото Mike Lawrie/Getty Images
Дэвид Агус — профессор медицины, обладатель множества премий и наград за исследования в области онкологии. Агус возглавляет междисциплинарную группу исследователей, занимающихся поиском новейших способов борьбы с раком. Именно к команде Агуса обратился Стив Джобс, когда стало ясно, что его болезнь прогрессирует. За последние годы у онколога вышло три книги, в том числе «Правила долгой и здоровой жизни» и «Завтра начинается сегодня» (издательство «Бомбора»), где он рассказывает читателям, как заботиться о своем здоровье. Загорелый, поджарый Агус и сам следует собственным советам. После генетического исследования, которое показало высокий риск рака желудка, он сделал колоноскопию в 43 года, не дожидаясь рекомендованных 50 лет, и удалил обнаруженный полип: «Может, он и не превратился бы в опухоль, но проверять я не намерен». Постоянный обозреватель Forbes Russia Наталья Ломыкина встретилась с Дэвидом Агусом на ассамблее «Здоровая Москва», чтобы задать важные вопросы о самом страшном заболевании в мире.
Начнем с вашей книги «Завтра начинается сегодня». Вы даете неожиданный эпиграф к книге о здоровье — цитату из книги Олдоса Хаксли «Дивный новый мир» «…Большинство людей вырастут довольными своей неволей и никогда даже не помыслят о революции». Что вы хотели этим сказать?
— Для меня здоровье — дело очень личное. Здоровье — не то, что говорят вам врачи, не то, что случается по воле обстоятельств. Вы сами отвечаете за свое здоровье. У каждого есть шанс прожить гораздо более долгую и приятную жизнь, чем принято считать. Но важно вовремя открыть глаза. Медицина и технологии развиваются стремительно, а люди не пытаются это учитывать.
Современному обществу очень не хватает лидеров именно в сфере здравоохранения. Когда я смотрю на Россию — такое влиятельное государство, — я вижу, что у вас все в порядке с политическим лидерством. Пожалуй, сейчас это характеризует Россию — очень сильный лидер. Но это в политике, а когда речь заходит о здоровье — человека, пользующегося таким же влиянием, нет. В мире есть политические, экономические, военные лидеры, но тех, кто своим примером определял бы отношение к здоровью, практически нет. И раз нет лидеров, которые могут возглавить революцию в отношении человека к собственному здоровью, приходится делать это самостоятельно. Понимаете, какие бы чудодейственные лекарства ни были изобретены, здоровье и долголетие не наступят сами по себе — для этого нужно начать заниматься собой. Сегодня. Сейчас.
А что вы вкладываете в понятие «заниматься здоровьем»?
— Профилактика. Основная проблема в том, что здоровье — очень долговременная инвестиция. Результат не виден сразу. Большинству людей это мешает: ты должен сегодня делать то, что поможет не завтра и не через год, а через 10-20 лет. Если ты сегодня выпил лекарство и завтра тебе стало лучше, тут все понятно. А вот делать что-то, рассчитывая на эффект через 20 лет, тяжело. Необходимо это осознавать и перестраивать свое мышление.
Посмотрите, к примеру, на Сингапур — они меняют саму систему. Да, человек может отказаться от назначенной во время диспансеризации колоноскопии, но в таком случае, если у него потом обнаружат рак толстой кишки, он потратит на исследования $60 000. Он может продолжать курить, но в этом случае лечение рака легких обойдется ему в $90 000. За счет такого подхода Сингапур добился значительных успехов в диагностике онкологических заболеваний на ранних стадиях. В Штатах никто не запрещает человеку курить, но его медицинская страховка будет стоить вдвое дороже. У вас в России очень развита бесплатная медицина, но курильщики при этом уравнены в правах с теми, кто не курит. Фактически человеку оплачивается лечение, независимо от его образа жизни. И это похвально с социальной точки зрения, но никак не стимулирует людей следить за собственным здоровьем. Мне кажется, пора пересмотреть отношение к профилактике и ответственности.
Как давно вы изучаете онкологические заболевания?
— Я изучаю рак больше 30 лет.
Вы сами боитесь рака?
— Нет. Знаете, когда мне было лет 12 или 13, я участвовал в национальном научном эксперименте. То есть я подростком попал в научную лабораторию — и вместо футбола или бейсбола в свободное время возился с пробирками с образцами. И я очень рано понял, что хочу не просто брать анализы, а по-настоящему помогать людям. Онкология — сфера, где это сейчас нужнее всего. Мы все в зоне риска — пациенты, врачи, ученые. И за свою недолгую, в общем-то, карьеру я уже вижу колоссальный прогресс. Мы начинали, когда медицина предлагала только химиотерапию, которая помогала, но слабо. Сейчас я могу дать пациенту лекарство, которое блокирует подаваемый раковыми клетками ложный сигнал «я свой» и таким образом заставляет его собственную иммунную систему бороться с раком.
Рак — это глагол, а не существительное. Это нечто, что тело «делает», это процесс. Тело не «получает» рак, а «производит»
Расскажу о важном случае из моей практики, который произошел в 1997 году, когда я работал в крупнейшем онкоцентре Нью-Йорка (Memorial Sloan Kettering Cancer Center). Ко мне пришел пациент 25 лет, у него был рак яичек, который дал метастазы в мозг, легкие и печень. Ему оставалось жить около трех месяцев, делать химиотерапию было уже поздно — кроме мучений, она бы ничего не дала. Ему сказали: мужайся и проведи это время с семьей. Но этот парень узнал (без всякого «Гугла» — сейчас сложно представить, как мы вообще жили до «Гугла») об эксперименте, когда врач ставил два платиновых электрода и с помощью электромагнитного излучения на онкоклетки воздействовали высокими дозами препарата из платины. Этот парень позвонил мне в кабинет по стационарному телефону и попросил ввести ему платину. «Ты с ума сошел», — сказал я. Но он был настойчив, и его включили в трехмесячное клиническое исследование. И оказалось, что драгоценный металл, из которого обычно делают обручальные кольца, может убивать рак. Через несколько месяцев этот парень выиграл первую из семи гонок «Тур де Франс», его звали Лэнс Армстронг.
Десять лет спустя мы с ним сидели и разговаривали. И Лэнс сказал мне: «Агус (у меня в классе было 15 Дэвидов, так что меня всю жизнь зовут Агусом), я получил второй шанс, живу полноценной жизнью. Значит, платина работает?» И я честно ответил: «Я не знаю. Но платина совершенно точно изменила тебя так, что рак больше не смог расти».
Для меня рак — это глагол, а не существительное. Это нечто, что тело «делает», это процесс. Тело не «получает» рак, а «производит». Если смотреть на онкологию в таком ключе — открывается новая перспектива, новое направление в медицине. Моя задача как врача не вылечить рак, а изменить вас так, чтобы онкологии неоткуда было взяться. А значит, перед медициной стоят новые задачи — и это захватывающе. Мы пока не можем гарантировать выздоровление, но совершенно точно можем продлить нашим пациентам время полноценной жизни.
Для многих диагноз «рак» означает дорогостоящее мучительное лечение без особой надежды на успех. Помню, как бабушке моего близкого друга поставили онкологию, и семья восприняла это абсолютно обреченно: «Даже Раису Горбачеву не спасли, о чем можно говорить». Среди ваших пациентов был Стив Джобс, у которого были все возможности получить лучшее на тот момент лечение, но спасти его вы не смогли.
— Два существенных момента. Во-первых, профилактика. Стив никогда не занимался профилактикой. Самое простое — аспирин. Одно из старейших лекарств, известных человечеству, есть в каждой аптеке, стоит недорого. Доказано, что если ежедневно принимать низкую дозу аспирина (75 мг), риск развития онкологии снижается на 30%, риск рака легких, толстой кишки и простаты — на 46%. Профилактика и регулярные обследования доступны практически всем, независимо от уровня жизни.
Во-вторых, лечение. Стив пришел ко мне поздно. Врачи, к которым он обращался прежде, были неправы: они рекомендовали нутрициотерапию, а не операцию — и рак распространился по организму. Это была ошибка. Стив обладал талантом слушать свой организм и знал, чего хочет. Но он не врач. И в начале борьбы с раком он принял неверное решение — отказался от операции, которая, вполне вероятно, могла спасти ему жизнь.
И все-таки за счет передовых методов лечения (которые, я подчеркну, доступны и в России), мы продлили ему жизнь на шесть полноценных лет, это немало. Он не умер вскоре после объявления диагноза, не мучительно умирал эти шесть лет, а жил. Перед смертью он успел попрощаться со своими друзьями и близкими.
Моя задача не излечить рак (хотя, конечно, в идеале это моя главная цель), а позволить пациенту нормально жить до последнего дня. Это задача не только для медицины, но и для экономики. Задача, которая требует другого общественного устройства. И снова подчеркну, что это вопрос принципиально иного отношения к себе и своему здоровью.
В чем заключается этот другой подход? Что человек может делать ежедневно, чтобы снизить риск онкологии?
— Я часто слышу, как люди говорят: не желаю даже слышать о раке, эти мысли вгоняют меня в депрессию. Это в корне неверно! Знания — сила. Чем больше вы знаете, чем раньше вы получаете необходимую информацию, тем больше у вас времени и возможностей защитить свой организм. Посмотрите, самое эффективное лекарство от рака груди изначально предназначалось совсем для другого — это лекарство от остеопороза. Рак груди дает метастазы в кости. Если я меняю «почву», он не приживается, не распространяется. И тогда операция дает почти гарантированное излечение. То есть теперь всем пациенткам с раком груди мы даем препараты для укрепления костей, и это существенно замедляет развитие болезни и продлевает жизнь на годы.
Так что же мы можем делать для профилактики, о которой вы говорите? Какие есть обязательные рекомендации для людей старше тридцати?
— Прежде всего бросить курить. Это ключевое. Курение по-прежнему главный фактор риска и основная причина онкологии и в США, и в России, хотя ситуация улучшается. Помните, когда вы курите, то портите не только свое здоровье, но и здоровье окружающих. Причем стоять в курилке с друзьями даже опаснее, чем курить самому. И к вейпингу это тоже относится.
Вторая вещь — очень простая, но важная — это постоянное движение. Наше тело создано так, чтобы находиться в движении. Лимфатическая система, которая отвечает за иммунитет, не имеет собственных мышц, она начинает работать, только когда вы двигаетесь. Ритмичная ходьба запускает весь организм. Только за счет регулярных прогулок уже можно существенно продлить себе жизнь. Доказано: ритмичная ходьба в разы снижает риск сердечно-сосудистых заболеваний и онкологии. Не сидите долго на одном месте: обязательно двигайтесь в течение дня. Не сидите дольше 40 минут на одном месте во время работы. Долгие периоды неподвижности увеличивают вероятность заболеваний.
Третье. Соблюдайте режим. Это касается и сна, и питания. Старайтесь есть в одно и то же время. Постоянные мелкие перекусы, даже если это что-то полезное вроде орехов, провоцируют выброс кортизола — гормона стресса. Регулярное трехразовое питание и никаких перекусов — вот залог вашего здоровья.
Четвертое, но не менее важное. Обязательно делайте прививки от гриппа. Объясню, дело не в прививках, а в самом гриппе. Да, если вы сегодня заболеете гриппом, то, скорее всего, не умрете (хотя, по статистике, в США в среднем 250 человек ежедневно умирают от гриппа). Опасность в том, что если вы переболели гриппом, в течение следующих десяти лет вы в зоне риска по сердечно-сосудистым заболеваниям и онкологии. Вы гораздо уязвимее по сравнению с теми, кто не болел гриппом, — все воспалительные процессы проходят гораздо быстрее. Наша задача — предотвращать воспаление. Следите за своим телом, будьте внимательны к нему. Если вам каждый день натирают туфли, избавьтесь от них — лишнее воспаление ни к чему. Любые очаги воспаления — готовые ворота для более серьезных заболеваний. Поэтому один из способов профилактики рака — профилактика воспалений. Пейте аспирин — он предотвращает рак, поскольку снимает воспаление. Если вам за сорок и у вас нет противопоказаний, вы должны ежедневно принимать 75 мг аспирина. Для меня это одно из основных правил.
И последнее. Регулярно проходите обследование. Я знаю, что в России к врачу приходят в основном «когда припрет». Думаю, вы прекрасно понимаете, что это большая ошибка. И еще, в век цифровых технологий, пожалуйста, сделайте копии своих медицинских документов, основных анализов, прививок, аллергенов — всего, что надо знать врачу. Храните эту информацию в облаке, чтобы у вас был к ней доступ в любой момент. Никто не болеет с понедельника по пятницу в часы приема лечащего врача. Все самое неприятное случается в выходной, на отдыхе или в дороге. Если у вас будет оперативный доступ к информации, вы, возможно, просто спасете себе жизнь.
И я подчеркну еще раз: собирайте информацию, сомневайтесь, задавайте вопросы. Когда вы идете покупать машину, у вас наготове миллион вопросов и вы не станете доверять первому встречному, который нахваливает вам свой автомобиль. Так почему же вы идете к врачу без готового списка?
Это правда. Обычно список вопросов есть, только когда идешь к врачу с ребенком.
— Не забывайте, что вы отвечаете и за себя тоже. В первую очередь за себя. Раз в месяц раздевайтесь догола и внимательно осматривайте себя в зеркало. Будьте внимательны к своему телу, знайте, что с ним происходит. Не надо измерять давление раз в году на диспансеризации. Вы должны знать. какое у вас давление по утрам, какое — по вечерам, какое — после конфликта или ссоры, когда вы расстроены. Тонометр — вещь абсолютно доступная и очень информативная.
Что вы сами делаете регулярно?
— Я стараюсь есть в одно и то же время три раза в день. На завтрак у меня обычно яйца и йогурт, на ланч — салат и протеины, на ужин — рыба или курица, раз в неделю говядина. Я стараюсь ложиться спать и вставать в одно и то же время. Я встаю очень рано, так что довольно рано ложусь. Пару раз в неделю выпиваю бокал-другой вина. Я играю в теннис дважды в неделю — мне повезло, я живу в Лос-Анджелесе, там можно круглый год заниматься спортом на свежем воздухе. Два раза в неделю у меня йога — я ее ненавижу, и у меня очень плохо получается, но она работает, так что приходится заниматься. И я стараюсь ужинать дома с семьей, для меня это очень важно. Дом — место, где я отдыхаю, расслабляюсь и чувствую себя лучше. Чем напряженнее день, тем ощутимее потребность побыть с семьей.
Самое главное — я всегда оставляю себе время для ничегонеделания. Многие ошибочно думают, что безделье — это просто релакс, ничего подобного! Для организма это время созидания. Мозг обрабатывает и усваивает полученную информацию, запускаются процессы регенерации. Соседу кажется, что вы просто сидите на скамейке с собакой, но вы делаете куда больше.
Среди ваших пациентов немало известных людей, которые обращаются за помощью. Не кажутся ли им такие советы слишком простыми и оттого малоэффективными? Людям ведь свойственно искать волшебный эликсир, чтобы раз — и результат.
— Все зависит от ситуации: говорим ли мы о лечении или о профилактике. У врача должны быть свои убеждения, отработанная методика и так далее, но он должен быть готов оперативно реагировать и менять привычную схему, если этого требует ситуация. В случае со Стивом Джобсом врачи проводили нутрициотерапию на ранней стадии, вместо того чтобы сделать операцию, — и это была ошибка. Часто бывает, что врачи идут на поводу у высокопоставленных пациентов, не решаются им противостоять. У меня нет этого пиетета и страха перед могущественными людьми, я исхожу из реальной картины болезни и говорю то, в чем уверен. Думаю, эта уверенность важна пациенту. Но принимать решение — это не моя работа. Решение принимает пациент. Мое дело — максимально описать ситуацию и перспективы. Сегодня если врач начинает диктовать пациенту, что делать, он закатывает глаза. Однажды одна из компаний Кремниевой долины пригласила меня улучшить питание сотрудников, и я сперва совершил большую ошибку: мы с командой постарались сделать гамбургер более полезным за счет салата, и в итоге он стал стоить в 2 раза дороже. Люди были недовольны. Тогда мы просто написали около каждого блюда, чем полезна и чем вредна та или иная еда. Без ярлыков, просто коэффициент полезности. И люди сами сделали правильный выбор.
Моя работа, как и любого современного врача, исследователя, ученого, образовательная. Наша задача — показать людям, к чему ведет тот или иной выбор, а не указывать, что им делать. Подход, когда врач, важно поправляя очки, говорит: «Принимайте это лекарство в течение 5 дней, а потом приходите на прием», ограниченный. Я считаю, у меня есть просветительская миссия, поэтому я пишу книги, выступаю с лекциями, участвую в ТВ-программах. Популяризировать науку — тоже мое дело.
Помните Эндрю Гроува — человека, который выжил во время холокоста, стал сооснователем и CEO компании Intel и «Человеком года» по версии Time. Однажды он постучал ко мне в лабораторию, а я только что разработал лекарство от лимфомы. Конечно, я был под впечатлением — такой человек ко мне пришел. Мы стали беседовать, и Гроув мне сказал: «Дэвид, ты отличный ученый, но ужасный оратор». Я отмахнулся: «Это не важно», но он считал иначе и организовал для меня 280 лекций в год. Почти каждый день после работы я ехал куда-то с лекцией. Он вынудил меня научиться доходчиво рассказывать о сути моей работы и наших исследований. Гроув говорил: «Это твой долг — просвещать людей. Если ты занимаешься наукой и тратишь на это деньги налогоплательщиков — они должны понимать, чем именно ты занимаешься. Если ты стараешься помочь людям сохранить здоровье, суть твоей работы должна быть им понятна». Эндрю Гроув изменил мою жизнь.
Сейчас средняя продолжительность жизни на Земле около 75 лет. Что говорит нам наука? Смогут ли те, кто родится в новом десятилетии, дожить до 90?
— Я оптимист. Я считаю, любой здоровый человек, живущий сегодня, сможет разменять девятый десяток. Те, кому сегодня 20, с легкостью доживут до ста, а может, и больше. И с каждым десятилетием средняя продолжительность жизни будет увеличиваться на несколько лет. Это уже происходит. Я пишу об этом в книге «Завтра начинается сегодня». Мы вот-вот откроем лекарство от болезни Альцгеймера, мы уже далеко продвинулись в лечении рака, мы значительно снизили число инфарктов и сердечно-сосудистых заболеваний. Я сейчас действительно иду к пациентам с надеждой. Мне есть что им предложить. А когда у пациента есть надежда, лечение на 30% эффективнее. Мы живем в прекрасное время, когда наука развивается стремительно. Наша задача — заботиться о себе: чем дольше вы остаетесь здоровы, тем выше вероятность, что наука сможет помочь вам, когда старость все-таки возьмет свое. Главное — вести здоровый образ жизни и поддерживать свое тело в порядке.
Я преподаю в университете, и среди моих 20-летних студентов, умных, неравнодушных к своему образу жизни, здоровью и экологии, очень много веганов. Что вы об этом думаете?
— Мы не можем изменить эволюцию за ночь. И если 2,5 млн лет человечество ело мясо и овощи, а теперь его хотят за мгновение посадить на диету… Да, веганы могут быть абсолютно здоровыми людьми, но им в десятки раз сложнее обеспечивать себе сбалансированное питание, и только единицы делают это правильно. В основном пища веганов — это углеводы без белков и полезных жиров. Словом, если вы все делаете правильно, это прекрасно, но если вы просто не едите большую часть продуктов — вы вредите своему здоровью. Оцените свои силы. И вегетарианство, и веганство — это сложно и дорого. Не вступайте на этот непростой путь только потому, что это модно.
Вот я как раз хочу спросить еще об одном модном веянии. Прогресс науки, косметологии и погоня за молодостью приводят к тому, что девушки уже в юном возрасте колят ботокс, делают инъекции в губы…
— Это сумасшествие! Они забывают, что стандарты женской красоты меняются каждые 10 лет. А результат пластической хирургии назад не вернешь. Самый здоровый способ выглядеть моложе — поддерживать физическую форму, делать упражнения и правильно питаться. Хотите, чтобы кожа сияла — не курите. А про чрезмерное увлечение косметологией я вам скажу так. Что лучше: хорошо выглядеть сегодня или кататься с внуками на велосипедах завтра? На мой взгляд, все очевидно.
Ясно, пользу уколов, нитей и прочих достижений косметологии вы считаете сомнительной, а что говорит наука, ваши исследования? Есть ли зависимость между нитями или грудными имплантами и онкологией?
— Скажу честно, мы не знаем. Этот вопрос изучается давно и тщательно, но однозначного результата нет. В кратковременной перспективе все безобидно — вы выглядите моложе и привлекательнее, все отлично. Но в долгосрочной перспективе вопрос пока слабо изучен. Я не берусь давать гарантии. Смотрите, что получилось с вейпингом. Этот способ разработали как облегченную разновидность курения. А потом оказалось, что для здоровья вейпинг еще опаснее — он провоцирует онкологию чаще, чем курение табака. Иногда требуется 10-20 лет, чтобы получить ответы. Не рискуйте собой понапрасну, не экспериментируйте. Настоящая забота о здоровье — это кропотливый, долговременный, регулярный труд. Он не дает мгновенного результата, как пластическая хирургия, но зато действует наверняка.
Честно говоря, я бы голосовал за то, чтобы некоторые вещи запретили на законодательном уровне как малоизученные. Но когда дело касается огромной прибыли, онкологов не слишком спрашивают. Поэтому — вернусь к тому, с чего мы начали разговор. — не остается надеяться только на лидеров мнений. Надеюсь, среди селебрити будет больше тех, кто пропагандирует здоровый образ жизни. Звезды, политики, топ-менеджеры крупных компаний должны вводить моду на здоровье, естественную красоту и здравый смысл. Мне кажется, это их общественный долг.
Кого вы могли бы уже назвать таким примером?
— Анджелина Джоли секвенировала гены, ответственные за развитие рака груди. И когда результаты показали мутацию гена BRCA1 и риск развития рака груди с вероятностью 87%, она написала в The New York Times и об исследовании, и о рисках, и о том, почему решается на операцию. И количество тех, кто прошел такое же обследование, увеличилось на сотни процентов, потому что она культовая фигура.
Совсем недавно (5 января 2020 года. — Forbes) в России умер выдающийся врач-онколог Андрей Павленко, у него самого был агрессивный рак желудка. Он вел подробный блог о том, каково это — жить с раком? и публично рассказывал обо всех этапах своего лечения. Для меня это пример невероятного мужества — честно и открыто говорить о своей болезни, профессионально понимая, что происходит. Это выдающийся пример демистификации болезни. И именно это сегодня необходимо. Когда у Энди Гроува диагностировали Паркинсон, он говорил об этом. Актер Майкл Джей Фокс болен Паркинсоном давно — он основал благотворительный фонд и постоянно вкладывает деньги в изучение болезни и поиск лекарства. Он не скрывает своего диагноза, он говорит об этом открыто. Когда сенатор Джон Маккейн боролся с раком мозга, он говорил об этом и стал для многих примером силы воли. Я думаю, люди, имеющие влияние, признание, должны использовать его в просветительских целях и быть примером.
Пишете ли вы новую книгу?
— О да! Это будет очень интересно! Я связался с учеными, изучающими эволюцию разных животных: китов, жирафов, слонов, которые живут на нашей планете прямо сейчас. Мы сравнили данные по исследованию самых распространенных болезней у разных животных — сердечно-сосудистые, инсульты, рак, воспаление легких и так далее. Мы смотрим, что придумала природа, эволюция, чтобы защитить некоторые виды от тех или иных заболеваний. Вы, например, знали, что у слонов не бывает онкологии?
Почему?
— Человека эволюция защищает от рака приблизительно до окончания репродуктивного периода. Когда ты больше не можешь иметь потомства, природа в тебе больше не заинтересована — риск развития онкологии повышается. А слонов эволюция защищает до старости. Мы уже знаем почему. Мы с вами имеем ген TP53, это антионкогеном, его называют «стражем генома». Так вот у слона 20 таких генов. Эволюция отбирает и защищает тех, кто может иметь здоровое потомство, а не тех, кто долго живет. Люди же хотят и того, и другого — поэтому мы уже изобрели антибиотики и прививки, научились делать операции и разбираться в генах. Мы понимаем, как эволюционные процессы можно использовать. Это захватывающе, мы живем во времена великих научных открытий.
Отрывок из книги Дэвида Агуса «Завтра начинается сегодня»
В 2007 году меня попросили присоединиться к медицинской команде Стива Джобса, чтобы помочь ему с уходом и послужить своеобразным резонатором, с которым он сможет обсуждать других специалистов из своего круга. Он хотел опередить свой рак настолько, насколько это возможно. В ту команду специалистов входили не только доктора из Стэнфорда — неподалеку от этого университета Стив жил и работал; он сотрудничал с Университетом Джонса Хопкинса и Институтом Бродов Массачусетского технологического института и Гарвардского университета, а также с программой пересадки печени Университета штата Теннесси. Наш подход был агрессивным и интегрированным; мы использовали лучшие технологии для борьбы с раком из всех, что были в нашем распоряжении. Мы секвенировали гены его опухолей, чтобы выбрать конкретные лекарства, которые будут бороться с дефектами клеток, превращающими их в раковые. То был революционный подход, совершенно отличающийся от обычной терапии, которая чаще всего бьет по клеткам сразу всего организма, и здоровым, и раковым, мешая им делиться.
Мы, медицинская команда, словно играли в шахматы. Делали ход, используя определенный «коктейль» из лекарств, многие из которых были экспериментальными и еще не пошли в производство, а потом ждали ответных действий рака. Когда он мутировал и находил очередной хитрый способ обойти действие используемых лекарств, мы делали новый ход — находили другое сочетание лекарств. Никогда не забуду тот день, когда мы, врачи, собрались в гостиничном номере со Стивом, чтобы рассмотреть результаты генетического секвенирования его раковой опухоли.
Подобный процесс вовсе не настолько прямолинеен, как можно посчитать. Толкование уже готового генетического профиля — вещь довольно субъективная, но даже сам процесс секвенирования тоже неоднозначен. Даже лучшие секвенсеры из разных учреждений могут выдать слегка различные генетические портреты одного и того же пациента — именно так и произошло со Стивом. После того как Стив поругал нас за то, что мы использовали для презентации Microsoft PowerPoint, а не Apple Keynotes, он узнал, что Гарвардский университет и Университет Джонса Хопкинса получили немного разные результаты проверки ДНК его опухоли. Из-за этого наша стратегия стала еще сложнее: нам пришлось собраться всем вместе, чтобы рассмотреть молекулярные данные и обговорить дальнейшие планы.
Жаль, что нам не удалось его спасти или хотя бы превратить его рак в хроническую болезнь, контролируемую на молекулярном уровне, чтобы он смог прожить подольше и в конце концов умереть от чего-то другого. Я верю, что в один прекрасный день рак станет такой же контролируемой болезнью, как, например, артрит или диабет 1 типа, с которым люди могут жить годами, прежде чем умереть, допустим, от сердечного приступа или инсульта, связанного с возрастом. Представьте, что вы сможете редактировать не только собственные гены, чтобы жить дольше, но и гены рака, чтобы остановить его развитие и лишить его возможности копировать себя. С этой точки зрения гены — это инструкции по строительству вашего тела, закодированные в ДНК. Рак «работает» с помощью дефектных генов, которые позволяют «плохим» клеткам, содержащим эти гены, блокировать собственную смерть или постоянно делиться, создавая новые непослушные клетки, которые калечат ткани тела. В общем, молекулярная противораковая терапия будет похожа на вычитку нашего личного «документа» с целью исправления всех ошибок и опечаток, и эта вычитка поможет нам прожить дольше. Рак превратится из смертного приговора в пожизненный.
Автор: Наталья Ломыкина, Forbes Contributor
Онкология — Медицинский центр «Кедр»
Что из себя представляет рак и онкология
Онкология это целый воспалительный процесс, энергия которого охватывает весь человеческий организм и не дает всем органам и процессам работать так, как нужно. Развитие онкологических болезней переросло в естественный процесс, так как многие современные факторы, воздействуя на организм, ослабляют его, и тем самым он становится уязвимым для атак и захватывания опасными вирусами. Онкологические болезни –одна из основных причин смерти и инвалидности. Почти во всех странах нашей планеты отмечен рост заболеваемости раком. По статистике каждый год около семи миллионов человек подвергаются заболеваниям злокачественных опухолей, и около пяти миллионов людей умирают. Различают два вида опухолей: доброкачественные и злокачественные. Доброкачественная опухоль не причиняет никого вреда человеку, она развивается, отодвигая окружающие ее ткани. А вот злокачественные внедряются в эти ткани и, далее следует процесс разрушения.
Рак – заболевание, которое чаще всех остальных встречается в онкологии. Это происходит тогда, когда эпителиальных клеток и тканей в человеческом организме становится больше всего, поэтому, активно начинают развиваться раковые клетки. Есть 4 стадии рака. Неизлечимые это третья и последняя стадия. Что касается четвертой, тот уже все запущено, в организме появляются метастазы и начинается распад опухоли, эту стадию называют терминальной. На этой стадии человеку остается жить примерно несколько месяцев, бывает даже 1 и 2 года. Есть несколько общих аспектов, которые указывают на наличие онкологического заболевания: резкая потеря веса, повышенная утомляемость, боль в месте поражения, высокая температура (частый признак, который проявляется на последней стадии).
Чем быстрее обнаружится опухоль, тем выше риски выжить
Диагностика опухолей бывает поздняя, своевременная и ранняя. Конечно же, такой опасный недуг обнаружить на ранней стадии можно считать настоящим везением, так как обычно, люди запускают болезнь, не обращая внимания на появление симптомов, и обычно уже приходят к врачу с запущенной формой. Целых 98% составляет вероятность выживания человека после лечения рака, это притом, что опухоль была обнаружена на ранней стадии. Конечно же, не стоит забывать и об образе жизни, вредные привычки отрицательно сказываются на здоровье, лучше лишний раз обратиться за консультацией онколога (консультацией детского онколога), чем потом мучиться и бороться с запущенной формой болезни.
Также, стоит опасаться и детской онкологии. Сегодня даже кусок некачественного продукта, например: рыбы и мяса (так как это белок), могут вызвать опасные и необратимые процессы в организме. Поэтому, нужно не только с трепетом относиться к пище, которую употребляют и взрослые и дети, но и обследоваться у врача или подробнее проконсультироваться с онкологом-хирургом.
Рак молочной железы – главная и самая опасная болезнь у женщин
Такое заболевание, как рак молочной железы является одним из самых распространенных злокачественных опухолей. Наибольшее опасение вызывает активное метастазирование и агрессивный рост. По статистике ежегодно выявляется около одного миллиона случаев заболеваний раком молочной железы, а умирает от него почти полумиллиона женщин по всему миру. Рак молочной железы очень слабо себя проявляет, поэтому не всегда удается его выявить на ранней стадии. Но при пальпации ткани железы можно обнаружить небольшое, но плотное образование. Еще симптомом может служить высокая температура тела и красный окрас кожи молочной железы. Исходя из данных симптомов, следует немедленно проконсультироваться у онколога-маммолога. Данный врач занимается диагностикой и лечением различных болезней молочных желез. После обследования он сможет со 100% точностью установить наличие или отсутствие рака.
Чем опасна онкогинекология?
Онко-гинеколог это врач, который занимается профилактикой, диагностикой и лечением онкологических болезней женской половой системы. Как уже было описано выше, опухоли могут быть двух видов: доброкачественные и злокачественные. Так, к злокачественным опухолям женской половой сферы относятся: рак тела матки, рак яичников, рак молочной железы, рак шейки матки. Естественно, каждая болезнь протекает по-разному, но для всех них характерен общий спектр симптомов: кровянистые выделения, боли в спине, руках, отек ног, высокая температура. При появлении подозрительных жалоб следует проконсультироваться у онко-гинеколога. И чем раньше Вы это сделаете, тем выше вероятность успешного лечения.
Чем занимается онкоурология?
Онкоурология – это область медицины, которая занимается лечением онкологических заболеваний почек, мочеточников, мужских половых органов и мочевого пузыря. Самостоятельно обнаружить раковую болезнь в области урологии на ранней стадии бывает сложно, так симптомы почти не проявляются. Именно по этой причине пациенты не обращаются за помощью. И как обычно бывает симптомы таких опасных болезней, как: рак почек, рак простаты, рак мочевого пузыря и др., начинают ярко проявляться на последних стадиях, когда в организме появляются метастазы. Но это уже крайне запущенная форма, которую вылечить почти невозможно. Во избежание подобных проблем, специалисты настоятельно советуют всем приходить на консультацию к онкологу-урологу, даже если нет никаких подозрений и симптомов.
Новообразования на коже могут нести опасность
Кожаные образования не могут быть абсолютно безопасными, любой внешний или внутренний фактор может превратить их в злокачественную опухоль. К тому же, и доброкачественные опухоли могут повести себя непредсказуемо, поэтому, если у Вас появилась бородавка или родинка, которая подозрительно быстро растет, обратитесь за консультацией онколога-дерматолога.
Получить подробную информацию можно в часы работы Медицинского центра по телефонам: +7 (484) 395-62-02 и +7 (902) 394-71-12
Как быстро развивается рак яичников?
Рак яичников в России составляет до 4% от всех случаев онкологических болезней у женщин. Это не самый распространенный вид рака, но он достаточно опасен. От него погибает больше людей, чем от любого другого рака женской репродуктивной системы, вроде рака шейки матки или эндометрия. В этом материале разбираемся, можно ли его диагностировать на ранней стадии и какие факторы риска с ним связаны.
Содержание
Что такое рак яичников?
Яичники — это органы, имеющие форму и размер миндаля. Они относятся к женской репродуктивной системе и производят яйцеклетки, а также гормоны эстроген и прогестерон. Рак яичников возникает, когда клетки этого органа начинают бесконтрольно делиться из-за каких-то поломок в генах. Чаще всего это происходит в эпителиальных клетках, которые покрывают внешнюю поверхность яичников. Менее 2% случаев приходится на злокачественные опухоли половых клеток. А в 1% рак начинается в стромальных клетках яичников, которые вырабатывают женские гормоны эстроген и прогестерон.
Кроме злокачественных опухолей, в яичниках часто могут появляться доброкачественные опухоли. Часть из них является кистами — мешочками, которые образуются на поверхности или внутри яичника. Они могут быть как твердыми, так и заполненными жидкостью. Обычно эти образования имеют небольшой размер, не вызывают никаких симптомов и проходят сами по себе. Если киста большая, не проходит или увеличивается — врач может назначить дополнительные анализы или посоветовать убрать ее хирургическим путем (только так можно убедиться, что это точно не рак).
Как и с многими другими видами рака, чем раньше обнаружен рак яичников и начато лечение, тем больше у женщины шансов на выздоровление.
Какие факторы риска есть у этой болезни?
К факторам риска относят всё, что может увеличить шанс человека столкнуться с онкологическим заболеванием, вроде курения, различных инфекций или особенностей внешней среды.
Но нужно помнить: даже если у женщины есть какой-то фактор риска — это не значит, что она точно заболеет раком яичников. И напротив: некоторые люди, встретившиеся с болезнью, могли не иметь ни одного из известных факторов риска.
К факторам, которые могут увеличить вероятность развития рака эпителиального рака яичников, относят:
- Старший возраст. Рак яичников редко встречается у людей моложе 40 лет, а большинство случаев приходится на женщин после менопаузы;
- Отсутствие беременностей или рождение первого ребенка после 35 лет;
- Использование гормональной терапии после менопаузы;
- Семейную историю рака яичников, а также некоторых других типов рака, вроде колоректального рака и рака молочной железы;
- Личная история рака молочной железы у самой женщины.
Отягощенный семейный или личный анамнез может указывать на наличие наследственного опухолевого синдрома. Например, синдрома наследственного рака молочной железы и яичников, который вызывается наследственными патогенными вариантами в генах BRCA1 и BRCA2. Вероятность столкнуться с раком яичников в течение жизни у женщин с наследственными патогенным вариантом BRCA1 — 35–70%. Для женщин с BRCA2 — 10%–30%.
Для сравнения: пожизненный риск рака яичников для женщины без мутаций — около 2%.
Еще один опухолевый синдром — наследственный неполипозный рак толстой кишки (синдром Линча). Развивается вследствие генетических поломок в генах MLh2, MSh3, MSH6, PMS2 и EPCAM. Кроме очень высокого риска колоректального рака, люди с синдромом также имеют повышенный риск развития рака эндометрия и рака яичников. Так вероятность столкнуться с последним у женщин с синдромом Линча около 10%.
Кроме этого, повлиять на развитие рака яичников могут еще синдром Пейтца-Егерса (вызывается мутациями в гене STK11), MUTYH-ассоциированный полипоз (мутации в гене MUTYH), а также наследственные патогенные мутации в генах ATM, BRIP1, RAD51C, RAD51D, PALB2, CHEK2, TP53 и других.
Менее распространенные подтипы рака яичников (опухоли половых клеток и стромальные опухоли) намного реже связаны с перечисленными опухолевыми синдромами и факторами риска.
Как заболевание проявляется?
У женщин с раком яичников симптомы могут отсутствовать совсем, проявляться лишь в легкой форме, а еще часто схожи признаками менее серьезных заболеваний, вроде синдрома раздраженного кишечника (СРК) или предменструального синдрома. Это все приводит к тому, что болезнь нередко обнаруживают на запущенной стадии, когда она уже хуже поддается лечению.
К возможным симптомам относят боль внизу живота, кровотечение из влагалища, потерю веса, необъяснимую боль в спине, которая может усиливаться, постоянное ощущение вздутия живота, дискомфорт в области живота или таза, быстрое чувство насыщения во время еды, частые позывы к мочеиспусканию и потерю аппетита.
Обратиться к врачу стоит, если:
- есть ощущение вздутия живота, особенно чаще 12 раз в месяц
- есть другие симптомы рака, которые не проходят со временем. Особенно если женщине более 50 лет или у нее есть семейная история рака яичников, рака молочной железы.
Можно ли диагностировать рак яичников, когда симптомов еще нет?
Врачи пытаются найти методы, которые позволят легче диагностировать болезнь на ранней стадии, но пока с этим есть проблемы. Для женщин, не имеющих симптомов болезни и без высокого риска развития рака яичников, скрининговых тестов на рак яичников нет.
Для женщин, которые испытывают какие-то симптомы, имеют подтвержденный семейный опухолевый синдром или семейную историю рака яичников и молочной железы — можно рассмотреть ряд обследований (хотя здесь среди медицинского сообщества все еще существуют споры). В основном, ним относят трансвагинальное ультразвуковое исследование. Оно помогает найти новообразование в яичнике, но с его помощью нельзя точно определить, является ли опухоль злокачественной или доброкачественной.
Еще существует анализ крови на онкомаркер CA-125. Его иногда используют при лечении рака яичников. Если уровень CA-125 был высок у женщины до терапии, а потом начал снижаться — препараты, скорее всего, работают. Но при скрининге, даже женщин с высоким риском рака яичников, он может выдавать ошибки. Дело в том, что высокие уровни CA-125 кроме онкологии связаны и с другими состояниями, вроде эндометриоза и воспалительных заболеваний органов малого таза. Кроме того, не у всех женщин с раком яичников в принципе высокий уровень СА-125. Именно поэтому при использовании этого онкомаркера при скрининге высоких групп риска, его результаты нужно подтверждать другими тестами, например, УЗИ.
Как лечится рак яичников?
Обычно все начинается с хирургического лечения. Дело в том, что рак яичников в принципе можно диагностировать (как и определить его стадию) лишь с помощью диагностической хирургии и последующего гистологического исследования материала. Специалист удаляет все видимые опухоли (чаще всего это включает удаление матки, маточных труб и яичников). Это нужно, чтобы предотвратить дальнейшее распространение рака или его последующее возвращение после лечения.
На ранней стадии кроме операции обычно ничего не требуется. Но в большинстве случаев женщине дополнительно будут проводить химиотерапию, чтобы убить оставшиеся опухолевые клетки. Иногда химиотерапию назначают до хирургии, чтобы уменьшить опухоль и увеличить вероятность того, что хирург сможет ее полностью удалить.
При раке яичников, который плохо реагирует на химиотерапию, рецидивирует или найден на тяжелой стадии, дополнительно могут подключать лечение с помощью таргетной терапии. Так ингибиторы PARP применяют при распространенном раке яичников у женщин с мутациями BRCA1 и BRCA2. В России по клиническим рекомендациям Минздрава молекулярно-генетическое исследование мутаций BRCA1 и BRCA2 проводят всем женщинам с серозным и эндометриоидным раком яичников тяжелой стадии. Это значит, что этот анализ можно сделать бесплатно по ОМС, причем используя методы секвенирования нового поколения (NGS).
При проведении более расширенного профилирования опухоли можно обнаружить и другие нарушения, которых позволяют использовать иные «прицельные» препараты. Например, при микросателлитной нестабильности (MSI) назначают пембролизумаб и прочие типы иммунотерапии. При перестройке NTRK 1-3 — ларотректиниб и энтректиниб (пока не зарегистрированы на территории РФ). А иногда при отдельных генетических поломках попробуют использовать препараты, которые зарегистрированы для других нозологий или перспективны в рамках клинических испытаний.
Узнать о своих особенностях здоровья, индивидуальных рисках и профилактике рака поможет Соло-тест Атлас. Узнать о своих рисках и тестах, которые их выявят, можно на сайте и у специалистов Центра молекулярной онкологии ОнкоАтлас.А если вы уже сдавали тест и хотите поделиться своей историей, напишите нам на [email protected].
- UpToDate, Screening for ovarian cancer, 2021
- UpToDate, Patient education: Treatment of ovarian cancer, 2021
- American Cancer Society, Key Statistics for Ovarian Cancer, 2021
- NHS, Ovarian cancer, 2021
- American Cancer Society, Treatment of Invasive Epithelial Ovarian Cancers, by Stage, 2021
- American Cancer Society, What Is Ovarian Cancer?, 2021
- American Cancer Society, Ovarian Cancer Risk Factors, 2021
- American Cancer Society, Signs and Symptoms of Ovarian Cancer, 2021
- American Cancer Society, Can Ovarian Cancer Be Found Early?, 2021
- MedlinePlus, Ovarian Cancer, 2021
- MedlinePlus, Ovarian Cysts, 2021
- CDC, What Are the Risk Factors for Ovarian Cancer?, 2021
- А.Д.Каприн, ЗЛОКАЧЕСТВЕННЫЕ НОВООБРАЗОВАНИЯ В РОССИИ В 2019 ГОДУ (ЗАБОЛЕВАЕМОСТЬ И СМЕРТНОСТЬ), 2020
- Ассоциация онкологов России. Российское общество клинической онкологии, Рак яичников / рак маточной трубы / первичный рак брюшины, 2020
Что такое рак? | Cancer.Net
Рак — это группа из более чем 100 различных заболеваний. Он может развиваться практически в любом месте тела.
Как начинается рак
Клетки — это основные единицы, из которых состоит человеческое тело. Клетки растут и делятся, образуя новые клетки, когда они нужны организму. Обычно клетки умирают, когда становятся слишком старыми или поврежденными. Затем их место занимают новые клетки.
Рак начинается, когда генетические изменения нарушают этот упорядоченный процесс. Клетки начинают бесконтрольно расти.Эти клетки могут образовывать массу, называемую опухолью. Опухоль может быть злокачественной или доброкачественной. Раковая опухоль является злокачественной, то есть может расти и распространяться на другие части тела. Доброкачественная опухоль означает, что опухоль может расти, но не распространяется.
Некоторые виды рака не образуют опухоли. К ним относятся лейкемии, большинство типов лимфомы и миелома.
Виды рака
Врачи делят рак на типы в зависимости от того, где он начинается. Четыре основных типа рака:
Карциномы. Карцинома начинается на коже или тканях, покрывающих поверхность внутренних органов и желез. Карциномы обычно образуют солидные опухоли. Это самый распространенный вид рака. Примеры карциномы включают рак простаты, рак груди, рак легких и колоректальный рак.
Саркомы. Саркома начинается в тканях, которые поддерживают и соединяют тело. Саркома может развиваться в жировой ткани, мышцах, нервах, сухожилиях, суставах, кровеносных сосудах, лимфатических сосудах, хрящах или костях.
Лейкемии. Лейкоз — это рак крови. Лейкемия начинается, когда здоровые клетки крови изменяются и бесконтрольно растут. Четыре основных типа лейкемии — это острый лимфолейкоз, хронический лимфолейкоз, острый миелоидный лейкоз и хронический миелоидный лейкоз.
Лимфомы. Лимфома — это рак, который начинается в лимфатической системе. Лимфатическая система — это сеть сосудов и желез, которые помогают бороться с инфекцией.Существует 2 основных типа лимфом: лимфома Ходжкина и неходжкинская лимфома.
Есть много других видов рака. Узнайте больше об этих других типах рака.
Как распространяется рак
По мере роста раковой опухоли кровоток или лимфатическая система могут переносить раковые клетки в другие части тела. Во время этого процесса раковые клетки растут и могут перерасти в новые опухоли. Это называется метастазированием.
Одно из первых мест распространения рака — это лимфатические узлы.Лимфатические узлы — это крошечные органы в форме бобов, которые помогают бороться с инфекцией. Они расположены группами в разных частях тела, например, в шее, паховой области и под мышками.
Рак также может распространяться через кровоток в отдаленные части тела. Эти части могут включать кости, печень, легкие или мозг. Даже если рак распространяется, он все равно назван в честь области, где он начался. Например, если рак груди распространяется на легкие, это называется метастатическим раком груди, а не раком легких.
Посмотрите короткое видео о том, как рак начинается и распространяется на другие части тела.
Видео используется с разрешения BioDigital Systems. Прочтите полнотекстовую расшифровку.
Диагностика рака
Часто диагноз начинается, когда человек обращается к врачу по поводу необычного симптома. Врач поговорит с пациентом о его или ее истории болезни и симптомах. Затем врач проведет различные анализы, чтобы выяснить причину этих симптомов.
Но у многих онкологических больных симптомы отсутствуют. У этих людей рак диагностируется во время медицинского обследования по поводу другой проблемы или состояния.
Иногда врач обнаруживает рак после обследования у здорового человека. Примеры скрининговых тестов включают колоноскопию, маммографию и мазок Папаниколау. Человеку может потребоваться больше тестов, чтобы подтвердить или опровергнуть результат скринингового теста.
Для большинства видов рака биопсия — единственный способ поставить точный диагноз.Биопсия — это удаление небольшого количества ткани для дальнейшего изучения. Узнайте больше о постановке диагноза после биопсии.
Связанные ресурсы
Что такое рак? — Национальный институт рака
Определение рака
Рак — это заболевание, при котором некоторые клетки организма бесконтрольно растут и распространяются на другие части тела.
Рак может начаться практически в любом месте человеческого тела, состоящего из триллионов клеток. Обычно человеческие клетки растут и размножаются (посредством процесса, называемого делением клеток), чтобы сформировать новые клетки, когда они нужны организму.Когда клетки стареют или повреждаются, они умирают, и их место занимают новые клетки.
Иногда этот упорядоченный процесс нарушается, и аномальные или поврежденные клетки растут и размножаются, хотя этого не должно быть. Эти клетки могут образовывать опухоли, представляющие собой комки ткани. Опухоли могут быть злокачественными или доброкачественными.
Раковые опухоли распространяются в близлежащие ткани или проникают в них и могут перемещаться в отдаленные части тела с образованием новых опухолей (процесс, называемый метастазированием). Раковые опухоли также называют злокачественными опухолями.Многие виды рака образуют солидные опухоли, но при раковых заболеваниях крови, таких как лейкозы, как правило, этого не происходит.
Доброкачественные опухоли не распространяются на близлежащие ткани и не проникают в них. После удаления доброкачественные опухоли обычно не растут, в то время как раковые опухоли иногда растут. Однако доброкачественные опухоли иногда могут быть довольно большими. Некоторые из них могут вызывать серьезные симптомы или представлять опасность для жизни, например, доброкачественные опухоли головного мозга.
Типы рака
Существует более 100 видов рака. Типы рака обычно называют в честь органов или тканей, в которых формируются раковые образования.Например, рак легких начинается в легких, а рак мозга начинается в головном мозге. Рак также можно описать по типу клеток, которые их сформировали, например, эпителиальная клетка или плоскоклеточная клетка.
Вы можете выполнить поиск на веб-сайте NCI для получения информации о конкретных типах рака в зависимости от локализации рака в организме или с помощью нашего Списка рака от А до Я. У нас также есть информация о детских раковых заболеваниях и раковых заболеваниях у подростков и молодых людей.
Вот несколько категорий рака, которые начинаются в определенных типах клеток:
Карцинома
Карциномы — наиболее распространенный вид рака.Они образованы эпителиальными клетками, которые покрывают внутреннюю и внешнюю поверхности тела. Существует много типов эпителиальных клеток, которые при просмотре под микроскопом часто имеют столбчатую форму.
Карциномы, которые начинаются в разных типах эпителиальных клеток, имеют определенные названия:
Аденокарцинома — это рак, который формируется в эпителиальных клетках, вырабатывающих жидкость или слизь. Ткани с этим типом эпителиальных клеток иногда называют железистыми тканями.Большинство видов рака груди, толстой кишки и простаты представляют собой аденокарциномы.
Базальноклеточная карцинома — это рак, который начинается в нижнем или базальном (базовом) слое эпидермиса, который представляет собой внешний слой кожи человека.
Плоскоклеточный рак — это рак, который формируется в плоскоклеточных клетках, которые представляют собой эпителиальные клетки, расположенные непосредственно под внешней поверхностью кожи. Плоскоклеточные клетки также выстилают многие другие органы, включая желудок, кишечник, легкие, мочевой пузырь и почки. Плоскоклеточные клетки выглядят плоскими, как чешуя рыбы, если рассматривать их под микроскопом.Плоскоклеточные карциномы иногда называют эпидермоидными карциномами.
Переходно-клеточная карцинома — это рак, который формируется в типе эпителиальной ткани, называемой переходным эпителием или уротелием. Эта ткань, состоящая из множества слоев эпителиальных клеток, которые могут увеличиваться и уменьшаться, находится в слизистой оболочке мочевого пузыря, мочеточников, части почек (почечной лоханки) и некоторых других органов. Некоторые виды рака мочевого пузыря, мочеточников и почек являются переходно-клеточными карциномами.
Саркома
Саркома мягких тканей образуется в мягких тканях тела, включая мышцы, сухожилия, жир, кровеносные сосуды, лимфатические сосуды, нервы и ткани вокруг суставов.
Кредит: Тереза Уинслоу
Саркомы — это злокачественные опухоли, которые образуются в костях и мягких тканях, включая мышцы, жир, кровеносные сосуды, лимфатические сосуды и фиброзную ткань (например, сухожилия и связки).
Остеосаркома — наиболее распространенный рак кости. Наиболее распространенными типами саркомы мягких тканей являются лейомиосаркома, саркома Капоши, злокачественная фиброзная гистиоцитома, липосаркома и протуберанская дерматофибросаркома.
На нашей странице о саркоме мягких тканей есть дополнительная информация.
Лейкемия
Рак, который начинается в кроветворной ткани костного мозга, называется лейкозом. Эти виды рака не образуют солидных опухолей. Вместо этого в крови и костном мозге накапливается большое количество патологических лейкоцитов (лейкозных клеток и лейкозных бластных клеток), вытесняя нормальные клетки крови.Низкий уровень нормальных клеток крови может затруднить доставку кислорода к тканям, контролировать кровотечение или бороться с инфекциями.
Существует четыре распространенных типа лейкемии, которые сгруппированы в зависимости от того, насколько быстро болезнь ухудшается (острая или хроническая), и от типа клетки крови, в которой начинается рак (лимфобластная или миелоидная). Острые формы лейкемии растут быстро, хронические — медленнее.
На нашей странице о лейкемии есть дополнительная информация.
Лимфома
Лимфома — это рак, который начинается в лимфоцитах (Т-клетках или В-клетках).Это белые кровяные тельца, которые борются с болезнями и являются частью иммунной системы. При лимфоме аномальные лимфоциты накапливаются в лимфатических узлах и лимфатических сосудах, а также в других органах тела.
Существует два основных типа лимфомы:
Лимфома Ходжкина. Люди с этим заболеванием имеют аномальные лимфоциты, которые называются клетками Рида-Штернберга. Эти клетки обычно образуются из В-клеток.
Неходжкинская лимфома — это большая группа раковых заболеваний, которые начинаются с лимфоцитов.Раковые опухоли могут расти быстро или медленно и образовываться из В-клеток или Т-клеток.
На нашей странице о лимфомах есть дополнительная информация.
Множественная миелома
Множественная миелома — это рак, который начинается в плазматических клетках, другом типе иммунных клеток. Аномальные плазматические клетки, называемые миеломными клетками, накапливаются в костном мозге и образуют опухоли в костях по всему телу. Множественную миелому также называют миеломой плазматических клеток и болезнью Келера.
На нашей странице, посвященной множественной миеломе и другим новообразованиям плазматических клеток, есть дополнительная информация.
Меланома
Меланома — это рак, который начинается в клетках, которые становятся меланоцитами, которые представляют собой специализированные клетки, вырабатывающие меланин (пигмент, придающий коже ее цвет). Большинство меланом формируется на коже, но меланомы также могут образовываться в других пигментированных тканях, например в глазу.
На наших страницах, посвященных раку кожи и внутриглазной меланоме, есть дополнительная информация.
Опухоли головного и спинного мозга
Есть разные типы опухолей головного и спинного мозга.Эти опухоли названы в зависимости от типа клеток, в которых они образовались и где впервые образовалась опухоль в центральной нервной системе. Например, астроцитарная опухоль начинается в звездчатых клетках мозга, называемых астроцитами, которые помогают поддерживать здоровье нервных клеток. Опухоли головного мозга могут быть доброкачественными (не рак) или злокачественными (рак).
Наши страницы, посвященные опухолям головного и спинного мозга у взрослых и опухолям головного и спинного мозга у детей, содержат больше информации.
Другие типы опухолей
Опухоли зародышевых клеток
Опухоли зародышевых клеток — это тип опухоли, которая начинается в клетках, дающих начало сперматозоидам или яйцеклеткам.Эти опухоли могут возникать практически в любом месте тела и могут быть доброкачественными или злокачественными.
Наша страница рака по расположению тела / системе включает список опухолей половых клеток со ссылками на дополнительную информацию.
Нейроэндокринные опухоли
Нейроэндокринные опухоли образуются из клеток, которые выделяют гормоны в кровь в ответ на сигнал нервной системы. Эти опухоли, которые могут вырабатывать больше гормонов, чем обычно, могут вызывать множество различных симптомов. Нейроэндокринные опухоли могут быть доброкачественными или злокачественными.
В нашем определении нейроэндокринных опухолей содержится больше информации.
Карциноидные опухоли
Карциноидные опухоли — это тип нейроэндокринной опухоли. Это медленнорастущие опухоли, которые обычно обнаруживаются в желудочно-кишечной системе (чаще всего в прямой и тонкой кишке). Карциноидные опухоли могут распространяться на печень или другие участки тела, и они могут выделять такие вещества, как серотонин или простагландины, вызывая карциноидный синдром.
На нашей странице, посвященной карциноидным опухолям желудочно-кишечного тракта, есть дополнительная информация.
Статистика рака — Национальный институт рака
Рак оказывает серьезное влияние на общество в Соединенных Штатах и во всем мире. Статистика рака описывает то, что происходит в больших группах людей, и дает представление о том, какое бремя рака несет общество во времени.
Статистика сообщает нам такие вещи, как количество людей, у которых диагностирован рак и которые умирают от рака каждый год, количество людей, которые в настоящее время живут после диагноза рака, средний возраст на момент постановки диагноза и количество людей, которые еще живы дано время после постановки диагноза.Они также рассказывают нам о различиях между группами, определяемыми возрастом, полом, расовой / этнической группой, географическим положением и другими категориями.
Статистика рака также помогает нам увидеть тенденции. Глядя на показатели заболеваемости раком с течением времени, мы можем отслеживать изменения в риске развития и смерти от конкретных видов рака, а также от рака в целом.
Для получения информации о шансах на выживание при раке и прогнозе см. Understanding Cancer Prognosis. NCI также имеет сборник статистических сводок по ряду распространенных типов рака.
Статистика онкологических заболеваний | Вы знали?
Информация о статистике рака, способах расчета статистики рака и источниках данных.
Хотя статистические тенденции обычно не применимы напрямую к отдельным пациентам, они важны для правительств, политиков, медицинских работников и исследователей, чтобы понять влияние рака на население и разработать стратегии для решения проблем, которые рак ставит перед обществом. в целом.Статистические тенденции также важны для измерения успеха усилий по контролю и лечению рака.
Краткая статистика: бремя рака в США
- По оценкам, в 2020 году в США будет диагностировано 1 806 590 новых случаев рака, и 606 520 человек умрут от этого заболевания.
- Наиболее распространенными видами рака (перечислены в порядке убывания согласно оценкам новых случаев в 2020 г.) являются рак груди, рак легких и бронхов, рак простаты, рак толстой и прямой кишки, меланома кожи, рак мочевого пузыря, неходжкинская лимфома, почки и рак. рак почечной лоханки, рак эндометрия, лейкоз, рак поджелудочной железы, рак щитовидной железы и рак печени.
- На рак предстательной железы, легких и колоректального рака приходится примерно 43% всех случаев рака, диагностированных у мужчин в 2020 году. Для женщин три наиболее распространенных рака — это рак груди, легких и толстой кишки, и на них будет приходиться примерно 50% всех видов рака. новые диагнозы рака у женщин в 2020 году.
- Уровень новых случаев рака (заболеваемость раком) составляет 442,4 на 100 000 мужчин и женщин в год (на основе случаев 2013–2017 гг.).
- Уровень смертности от рака (смертность от рака) составляет 158,3 на 100 000 мужчин и женщин в год (на основе данных о смертях в 2013–2017 годах).
- Уровень смертности от рака выше среди мужчин, чем среди женщин (189,5 на 100 000 мужчин и 135,7 на 100 000 женщин). При сравнении групп по признаку расы / этнической принадлежности и пола, смертность от рака самая высокая у афроамериканских мужчин (227,3 на 100 000) и самая низкая — у женщин из Азии / Тихоокеанского региона (85,6 на 100 000).
- По состоянию на январь 2019 года в США насчитывалось 16,9 миллиона выживших после рака. По прогнозам, к 2030 году число выживших после рака увеличится до 22,2 миллиона человек.
- Примерно у 39,5% мужчин и женщин в какой-то момент в течение жизни будет диагностирован рак (по данным за 2015–2017 годы).
- В 2020 году примерно у 16 850 детей и подростков в возрасте от 0 до 19 лет будет диагностирован рак, и 1730 умрут от этого заболевания.
- Предполагаемые национальные расходы на лечение рака в США в 2018 году составили 150,8 миллиарда долларов. В будущие годы расходы, вероятно, увеличатся по мере старения населения и увеличения числа людей, страдающих раком.Затраты также могут возрасти по мере того, как новые и часто более дорогие методы лечения будут приняты в качестве стандартов лечения.
Краткая статистика: бремя рака во всем мире
- Рак — одна из ведущих причин смерти во всем мире. В 2018 году во всем мире было зарегистрировано 18,1 миллиона новых случаев заболевания и 9,5 миллиона случаев смерти от рака.
- Ожидается, что к 2040 году количество новых случаев рака в год вырастет до 29,5 миллионов, а количество смертей от рака — до 16.4 миллиона.
- Как правило, заболеваемость раком наиболее высока в странах, население которых имеет самую высокую продолжительность жизни, уровень образования и уровень жизни. Но для некоторых типов рака, таких как рак шейки матки, верно обратное, и уровень заболеваемости наиболее высок в странах, население которых не соответствует этим показателям.
Источник: Международное агентство по изучению рака
Тенденции смертности от рака в США
Лучшим показателем прогресса в борьбе с раком является изменение показателей смертности (смертности) с поправкой на возраст, хотя другие показатели, такие как качество жизни, также важны.Заболеваемость также важна, но не всегда просто интерпретировать изменения в заболеваемости. Рост заболеваемости может отражать реальное увеличение случаев заболевания, например, когда увеличение воздействия фактора риска вызывает большее количество случаев рака. В таком сценарии рост заболеваемости, вероятно, приведет к увеличению смертности от рака. С другой стороны, заболеваемость раком может возрасти из-за нового скринингового теста, который выявляет множество случаев рака, которые не вызывали бы проблемы в чьей-либо жизни (это называется гипердиагностикой).В этом примере заболеваемость раком увеличится, но уровень смертности не изменится.
Тенденции смертности по сравнению с тенденциями заболеваемости также могут свидетельствовать об улучшении лечения. Если показатели смертности падают быстрее, чем заболеваемость (или если показатели смертности падают при росте заболеваемости), это может отражать наличие более эффективных методов лечения. Например, статистические данные показывают, что улучшенные методы лечения, вероятно, внесли существенный вклад в недавнее резкое снижение смертности от рака легких.
В Соединенных Штатах общий уровень смертности от рака снизился с начала 1990-х годов. Самый последний Годовой отчет для нации, выпущенный в марте 2020 года, показывает, что общий уровень смертности от рака снизился на:
.- 1,8% в год среди мужчин с 2001 по 2017 год
- 1,4% в год среди женщин с 2001 по 2017 год
- 1,4% в год среди детей в возрасте 0–14 лет с 2013 по 2017 год
Хотя показатели смертности от многих отдельных видов рака также снизились, показатели смертности от некоторых видов рака не изменились или даже не увеличились.
По мере того как общий уровень смертности от рака снизился, число выживших от рака увеличилось. Эти тенденции показывают, что в борьбе с этой болезнью наблюдается прогресс, но предстоит еще много работы. Хотя уровень курения, который является основной причиной рака, снизился, уровень других факторов риска, таких как ожирение, в Соединенных Штатах увеличился. Кроме того, население США стареет, и заболеваемость раком увеличивается с возрастом.
Программа эпиднадзора, эпидемиологии и конечных результатов (SEER)
ПрограммаNCI по эпиднадзору, эпидемиологии и конечным результатам (SEER) собирает и публикует данные о заболеваемости раком и выживаемости из онкологических регистров населения, которые охватывают примерно 35% населения США.На веб-сайте программы SEER есть более подробная статистика рака, включая статистику населения по распространенным типам рака, настраиваемые графики и таблицы, а также интерактивные инструменты.
Ежегодный отчет для нации о статусе рака содержит ежегодную обновленную информацию о заболеваемости раком, смертности и тенденциях в Соединенных Штатах. Этот отчет подготовлен совместно экспертами NCI, Центров по контролю и профилактике заболеваний, Американского онкологического общества и Североамериканской ассоциации центральных онкологических регистров.
Как возникает рак | Cancer Research UK
На этой странице рассказывается о том, как начинается рак. Есть информация о
Клеточные изменения и рак
Все виды рака начинаются в клетках. Наше тело состоит из более чем ста миллионов миллионов (100000000000000) клеток. Рак начинается с изменений в одной клетке или небольшой группе клеток.
Обычно у нас есть только нужное количество ячеек каждого типа. Это связано с тем, что клетки производят сигналы, позволяющие контролировать, насколько и как часто клетки делятся.Если какой-либо из этих сигналов ошибочен или отсутствует, клетки могут начать расти и слишком сильно размножаться и образовывать комок, называемый опухолью.
Первичная опухоль — это то место, где начинается рак. Некоторые виды рака, называемые лейкемией, начинаются с клеток крови. Они не образуют солидных опухолей. Вместо этого раковые клетки накапливаются в крови, а иногда и в костном мозге.
Чтобы рак развился, в генах клетки или группы клеток происходят определенные изменения.
Гены и деление клеток
Различные типы клеток в организме выполняют разную работу.Но в основном они похожи.
Все клетки имеют центр управления, называемый ядром. Внутри ядра находятся хромосомы, состоящие из тысяч генов. Гены содержат длинные цепочки ДНК (дезоксирибонуклеиновой кислоты), которые представляют собой закодированные сообщения, сообщающие клетке, как ей себя вести.
Каждый ген — это инструкция, которая говорит клетке что-то производить. Это может быть белок или молекула другого типа, называемая РНК (рибонуклеиновая кислота). Вместе белки и РНК контролируют клетку. Решают:
- какая это будет ячейка
- что это делает
- , когда он делит
- когда он умирает
Изменения генов в клетках (мутации)
Гены следят за тем, чтобы клетки росли и копировали (воспроизводились) упорядоченным и контролируемым образом.И необходимы для поддержания здоровья тела.
Иногда изменение генов происходит при делении клетки. Это мутация. Это означает, что ген был поврежден, утерян или скопирован слишком много раз.
Мутации могут происходить случайно при делении клетки. Некоторые мутации означают, что клетка больше не понимает ее инструкции. Это может начать выходить из-под контроля. Прежде чем нормальная клетка превратится в раковую, должно произойти около 6 различных мутаций.
Мутации в определенных генах могут означать, что:
- клетка начинает производить слишком много белков, которые заставляют клетку делиться
- клетка перестает вырабатывать белки, которые обычно говорят клетке прекратить деление Может образовываться
- аномальных белков, которые работают иначе, чем нормальные
Просмотрите стенограмму видеоролика о том, что такое рак и как он возникает.
Поврежденной клетке может потребоваться много лет, чтобы разделиться, вырасти и сформировать опухоль, достаточно большую, чтобы вызвать симптомы или проявиться при сканировании.
Как происходят мутации
Мутации могут происходить случайно при делении клетки. Они также могут быть вызваны жизненными процессами внутри клетки. Или от вещей, поступающих извне, таких как химические вещества в табачном дыме. А некоторые люди могут унаследовать дефекты определенных генов, которые повышают вероятность развития рака.
Некоторые гены повреждаются каждый день, и клетки очень хорошо их восстанавливают. Но со временем ущерб может накапливаться. И как только клетки начинают расти слишком быстро, они с большей вероятностью подхватят новые мутации и с меньшей вероятностью смогут восстановить поврежденные гены.
Связанная информация
Вы можете прочитать о:
раковых клеток | Cancer Research UK
На этой странице представлена информация о раковых клетках и о том, чем они отличаются от нормальных клеток организма.Вы можете прочитать про
Особенности нормальных клеток
Нормальные клетки тела обладают рядом важных особенностей. Они могут:
- воспроизводить когда и где это необходимо
- склеить в нужном месте в корпусе
- самоуничтожаются, когда они становятся поврежденными или слишком старыми
- стали специализированными (зрелыми). Это означает, что они должны выполнять особую роль, например, в качестве мышечных клеток или красных кровяных телец.
Раковые клетки по-разному отличаются от нормальных клеток.
Раковые клетки не перестают расти и делиться
В отличие от нормальных клеток, раковые клетки не перестают расти и делиться, когда их достаточно. Таким образом, клетки продолжают удваиваться, образуя шишку (опухоль), которая увеличивается в размерах.
Образуется опухоль, состоящая из миллиардов копий исходной раковой клетки.
Рак клеток крови (лейкемия) не образует опухоли. Но они производят много аномальных клеток крови, которые накапливаются в крови.
Раковые клетки игнорируют сигналы от других клеток
Клетки все время посылают друг другу химические сигналы.Нормальные клетки подчиняются сигналам, которые говорят им, когда они достигли своего предела, и причинят ущерб, если они будут расти дальше. Но что-то в раковых клетках мешает нормальной работе сигнальной системы.
В этом 1-минутном видео показано, как раковые клетки отправляют сообщения, которые говорят другим клеткам расти и делиться.
Посмотреть стенограмму видео.
Раковые клетки не слипаются
Раковые клетки могут терять молекулы на своей поверхности, которые удерживают нормальные клетки в нужном месте.Так они могут оторваться от своих соседей.
Это помогает объяснить, как раковые клетки могут распространяться на другие части тела.
Вы можете прочитать о том, как рак может распространяться.
Раковые клетки не специализируются
В отличие от здоровых клеток, раковые клетки не продолжают созревать и не становятся настолько специализированными. Клетки созревают, чтобы они могли выполнять свои функции в организме. Этот процесс созревания называется дифференциацией.
При раке клетки часто очень быстро размножаются и не имеют возможности созреть.Поскольку клетки не созрели, они не работают должным образом. А поскольку они делятся быстрее, чем обычно, вероятность того, что они обнаружат больше ошибок в своих генах, выше. Это может сделать их еще более незрелыми, и они будут делиться и расти еще быстрее.
Раковые клетки не восстанавливаются и не умирают
Нормальные клетки могут восстанавливать себя, если их гены повреждены. Это известно как восстановление ДНК. Клетки самоуничтожаются, если повреждение слишком велико. Ученые называют этот процесс апоптозом.
В раковых клетках неисправны молекулы, которые решают, должна ли клетка восстанавливаться. Например, белок p53 обычно проверяет, может ли клетка восстанавливать свои гены или должна ли клетка умереть. Но у многих видов рака есть неисправная версия p53, поэтому они не восстанавливаются должным образом.
Это приводит к большему количеству проблем. Новые генные дефекты или мутации могут привести к образованию раковых клеток:
- расти быстрее
- распространяется на другие части тела
- устойчивы к обработке
Раковые клетки могут игнорировать сигналы, которые говорят им о самоуничтожении.Таким образом, они не подвергаются апоптозу, когда должны. Ученые называют это бессмертием клеток.
Раковые клетки выглядят иначе
Под микроскопом раковые клетки могут сильно отличаться от нормальных клеток. Раковые клетки:
- имеют разные размеры, некоторые из них могут быть больше обычных, а другие меньше
- часто имеют неправильную форму
- часто имеют ядро (центр управления), которое выглядит ненормально
Вы можете прочитать о различных типах рака в зависимости от типа клетки, из которой они начинаются.
Типы рака | Cancer Research UK
Эта страница посвящена различным типам рака в зависимости от типа клетки, из которой они исходят. Вы можете прочитать про
Основные виды рака
Наше тело состоит из миллиардов клеток. Клетки настолько малы, что мы можем увидеть их только под микроскопом.
Клетки группируются вместе, составляя ткани и органы нашего тела. Они очень похожи. Но в чем-то различаются, потому что органы тела делают разные вещи.Например, нервы и мышцы выполняют разные функции, поэтому клетки имеют разные структуры.
Существует более 200 видов рака, и мы можем классифицировать виды рака в зависимости от того, где они зарождаются в организме, например, рак груди или рак легких.
Мы также можем сгруппировать рак по типу клетки, в которой он начинается. Есть 5 основных групп. Это:
- карцинома — этот рак начинается в коже или в тканях, выстилающих или покрывающих внутренние органы.Существуют различные подтипы, включая аденокарциному, базальноклеточную карциному, плоскоклеточную карциному и переходно-клеточную карциному
- саркома — этот рак начинается в соединительных или поддерживающих тканях, таких как кости, хрящи, жир, мышцы или кровеносные сосуды
- лейкоз — это рак лейкоцитов. Он начинается в тканях, которые производят клетки крови, например, в костном мозге.
- лимфома и миелома — эти виды рака начинаются в клетках иммунной системы
- Рак головного и спинного мозга — они известны как рак центральной нервной системы
Карциномы
Карциномы начинаются в эпителиальных тканях.Этих салфеток:
- покрывают внешнюю часть тела, например кожу
- покрывают и выстилают все органы внутри тела, например органы пищеварительной системы.
- выровняйте полости тела, такие как внутренняя часть грудной полости и брюшная полость
Карциномы — наиболее распространенный вид рака. Они составляют около 85 из каждых 100 случаев рака (85%) в Великобритании.
Существуют разные типы эпителиальных клеток, и они могут развиваться в разные типы карциномы.К ним относятся:
- плоскоклеточный рак
- аденокарцинома
- переходно-клеточный рак
- базальноклеточный рак
Плоскоклеточный рак
Плоскоклеточный рак начинается в плоскоклеточных клетках. Это плоские поверхностные покрывающие клетки, обнаруживаемые в таких областях, как кожа, слизистая оболочка горла или пищевода (пищевода).
Аденокарцинома
Аденокарциномы возникают в железистых клетках, называемых аденоматозными клетками.Железистые клетки вырабатывают жидкость, чтобы ткани оставались влажными.
Переходно-клеточная карцинома
Переходные клетки — это клетки, которые могут растягиваться при расширении органа. Они составляют ткани, называемые переходным эпителием. Примером может служить подкладка мочевого пузыря. Рак, который начинается в этих клетках, называется переходно-клеточной карциномой.
Базальноклеточный рак
Базальные клетки выстилают самый глубокий слой клеток кожи. Раковые образования, которые начинаются в этих клетках, называются базальноклеточными карциномами.
Саркомы
Саркомы начинаются в соединительной ткани. Это опорные ткани организма. К соединительным тканям относятся кости, хрящи, сухожилия и волокнистая ткань, поддерживающие органы.
Саркомы встречаются гораздо реже, чем карциномы. Выделяют 2 основных типа:
- саркомы кости
- Сарком мягких тканей
Они составляют менее 1 из каждых 100 случаев рака (1%), диагностируемых ежегодно.
Саркомы костей
Саркомы кости начинаются из костных клеток.
Вы можете прочитать о раке костей.
Саркомы мягких тканей
Саркомы мягких тканей встречаются редко, но чаще всего возникают в хрящах или мышцах.
Хрящ
Рак хряща называется хондросаркомой.
Мышцы
Рак мышечных клеток называется рабдомиосаркомой или лейомиосаркомой.
Вы можете узнать больше о саркомах мягких тканей.
Лейкемии — рак клеток крови
Лейкоз — это рак лейкоцитов.Костный мозг производит слишком много лейкоцитов. Клетки крови сформированы не полностью и поэтому не работают должным образом. Аномальные клетки накапливаются в крови.
Лейкемии встречаются редко. Они составляют лишь 3 из 100 всех случаев рака (3%). Но это самый распространенный вид рака у детей.
Перейдите к нашей информации о различных типах лейкемии.
Лимфомы и миеломы
Другими видами рака являются лимфомы и миелома. Они представляют собой рак лимфатической системы.Лимфатическая система — это система трубок и желез в организме, которая фильтрует жидкости организма и борется с инфекциями.
Вы можете узнать больше о лимфатической системе и о том, как рак может на нее повлиять.
Лимфомы
Лимфома — это рак, который начинается в лимфатических узлах или клетках лимфатической системы. Лимфатическая система проходит по всему телу, поэтому лимфома может возникнуть где угодно.
Это происходит из-за того, что некоторые белые кровяные тельца (лимфоциты) лимфатической системы начинают ненормально делиться.И не умирай так, как должно. Эти клетки начинают делиться еще до того, как становятся полностью взрослыми (зрелыми), поэтому они не могут бороться с инфекцией.
Аномальные лимфоциты начинают накапливаться в лимфатических узлах или других местах, таких как костный мозг или селезенка. Затем они могут перерасти в опухоли.
Лимфомы составляют около 5 из каждых 100 случаев рака (5%) в Великобритании.
Вы можете узнать о лимфомах.
Миелома
Миелома — это рак, который начинается в плазматических клетках.Плазматические клетки — это белые кровяные тельца, вырабатываемые костным мозгом. Они вырабатывают антитела, также называемые иммуноглобулинами, для борьбы с инфекцией.
Плазматические клетки могут стать ненормальными и бесконтрольно размножаться. Они вырабатывают антитела, которые не помогают бороться с инфекцией.
Миелома составляет примерно 1 из каждых 100 случаев рака (1%) в Великобритании.
Вы можете узнать больше о миеломе.
Рак головного и спинного мозга
Рак может начаться в клетках головного или спинного мозга.Мозг управляет телом, посылая электрические сообщения по нервным волокнам. Волокна выходят из головного мозга и соединяются вместе, образуя спинной мозг, который также принимает сообщения от тела к головному мозгу.
Головной и спинной мозг образуют центральную нервную систему. Мозг состоит из миллиардов нервных клеток, называемых нейронами. Он также содержит особые клетки соединительной ткани, называемые глиальными клетками, которые поддерживают нервные клетки.
Самый распространенный тип опухоли головного мозга развивается из глиальных клеток.Это называется глиома. Некоторые опухоли, начинающиеся в головном или спинном мозге, не являются злокачественными (доброкачественными) и растут очень медленно. Другие являются злокачественными и имеют тенденцию к росту и распространению.
Опухоли головного и спинного мозга составляют примерно 3 из 100 случаев рака (3%) в Великобритании.
Вы можете узнать больше об опухолях головного и спинного мозга.
Как растут клетки и ткани
На этой странице рассказывается о том, как растут нормальные клетки и ткани. Вы можете прочитать информацию о
Клетки и ткани
Наше тело состоит примерно из ста миллионов миллионов (100000000000000) крошечных клеток.Их можно увидеть только под микроскопом.
Клетки группируются вместе, составляя ткани и органы нашего тела. Они немного похожи на строительные блоки. На схеме ниже показано, как выглядят ячейки, когда они сгруппированы вместе.
Различные типы клеток тела составляют разные типы тканей тела. Например, в кости есть костные клетки, а в груди — клетки груди.
В организме более 200 различных типов клеток.
Вы можете прочитать о различных типах клеток и раке.
Как растут ткани тела
Ткани тела растут за счет увеличения количества составляющих их клеток. Клетки во многих тканях тела делятся и очень быстро растут, пока мы не станем взрослыми.
Когда мы становимся взрослыми, многие клетки созревают и становятся специализированными для своей конкретной работы в организме. Поэтому они не так часто копируют себя (воспроизводят). Но некоторые клетки, такие как клетки кожи или клетки крови, постоянно делятся.
Когда клетки повреждаются или умирают, тело создает новые клетки, чтобы заменить их.Этот процесс называется делением клетки. Одна ячейка удваивается, разделяясь на две. Две ячейки становятся четырьмя и так далее. На диаграмме ниже показано деление клеток.
Похоже, что человеческие клетки могут воспроизводиться максимум 50-60 раз. Потом они обычно умирают.
Стволовые клетки
Стволовые клетки представляют собой пул делящихся клеток, которые организм использует для пополнения запасов поврежденных или старых клеток. Стволовые клетки — это своего рода «стартовые клетки». Они могут развиваться в различные типы клеток в организме.
Когда стволовые клетки размножаются, полученные клетки могут оставаться стволовыми клетками. Но при правильных условиях они становятся типом клетки с более специализированной функцией. Например, мышечная клетка, эритроцит или клетка мозга.
Стволовые клетки встречаются в организме в разных местах и на разных этапах нашей жизни. В эмбрионе они дают начало всем различным тканям и органам тела.
У взрослых каждый тип стволовых клеток обычно способен развиться только в несколько определенных типов клеток.Например, взрослые стволовые клетки костного мозга, известные как гемопоэтические стволовые клетки, обычно дают начало только различным типам клеток крови.
Раковые стволовые клетки
Ученые теперь считают, что стволовые клетки могут играть роль в развитии рака. Они думают, что некоторые опухоли развиваются из дефектных стволовых клеток. Это привело к идее раковых стволовых клеток, которые ученые определили при различных типах рака. Эти типы включают рак кишечника, груди и простаты, а также лейкоз.
Исследователи изучают, могут ли некоторые методы лечения воздействовать на раковые стволовые клетки.
Как клетки растут и делятся
Когда клетки делятся и растут, они делают это очень точно, так что новые клетки точно такие же, как старые.
Каждая клетка копирует все свои гены. Затем каждая клетка делится на две с одним набором генов в каждой новой клетке. Во время процесса выполняется множество проверок, чтобы убедиться, что все скопировано правильно. Но иногда случаются ошибки, которые могут привести к раку.
Вы можете прочитать о генах и раке на странице о том, как начинается рак.
Это минутное видео показывает, как делятся здоровые клетки.
Просмотрите стенограмму видео о том, как делятся здоровые клетки.
После деления новые клетки некоторое время отдыхают, а затем при необходимости могут снова делиться. Клетки продолжают делать это, пока не накопят достаточно клеток.
Клеточный цикл
Чтобы делиться, клетка проходит процесс, называемый клеточным циклом.Есть четыре основных этапа или фазы.
- Промежуток 1 или фаза G1, при которой клетка увеличивается в размерах и проверяет, все ли в порядке для ее деления.
- Синтез или S-фаза, когда клетка копирует свою ДНК.
- Разрыв 2 или фаза G2, когда клетки проверяют, правильно ли скопирована вся их ДНК.
- Митоз или фаза М, когда клетка наконец делится на две части.
На схеме ниже показан митоз или М-фаза.
Во время митоза клетка делит скопированную ДНК поровну между двумя новыми клетками.Это означает, что клетка разделяет все скопированные хромосомы на 2 полных набора. По одному на каждом конце ячейки, которая разделяется на две части.
Другой материал, из которого состоит ячейка, также разделяется на две части. В результате получаются две идентичные дочерние клетки.
Как клетки перестают расти
Нормальный рост и исцеление хорошо упорядочены и точны. Клетки знают, когда:
- достаточно новых клеток, чтобы залечить порез
- структура, такая как палец, полностью выросла
Клетки отправляют друг другу химические сообщения, поэтому они перестают расти и делиться, когда рост или заживление завершены.На диаграмме ниже показано, как это происходит.
Как клетки остаются в нужном месте
Клетки в организме обладают естественной способностью склеиваться в нужном месте. Это для того, чтобы ткани и структуры тела формировались правильным образом. Это называется клеточной адгезией или «липкостью».
Молекулы на поверхности клетки совпадают с молекулами ее соседей. Это немного похоже на почтовый индекс. Код очень затрудняет перемещение ячейки в неправильное место.Но если клетка оказывается в месте, где ее почтовый индекс отличается от соседнего, она умирает.
Как умирают клетки
Когда клетки повреждаются или изнашиваются, они самоуничтожаются. Это называется апоптозом. Это помогает защитить нас от рака. Клетки также могут подвергнуться апоптозу, если они оторвались от своего надлежащего места в организме.
Ученые проводят большую работу по апоптозу. Если они смогут понять, что заставляет клетку самоуничтожаться, они могли бы использовать это для разработки методов лечения рака в будущем.

