Псевдолейкодерма — это… Что такое Псевдолейкодерма?
- Псевдолейкодерма
депигментация в виде гипохромных пятен, оставшихся на месте излеченных высыпаний, например при псориазе, отрубевидном лишае.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.
- Псевдоксантомато́з новорождённых
- Псевдолейкоде́рма со́лнечная
Смотреть что такое «Псевдолейкодерма» в других словарях:
псевдолейкодерма — псевдолейкодерма … Орфографический словарь-справочник
псевдолейкодерма — (pseudoleucoderma; псевдо + лейкодерма; син.

псевдолейкодерма — и, ж. Лейкодерма, яка з являється на місці шкірних висипів при різних дерматозах при їх завершенні … Український тлумачний словник
псевдолейкодерма солнечная — см. Ахромия послепаразитарная … Большой медицинский словарь
ЛЕЙКОДЕРМА — ЛЕЙКОДЕРМА, поражение кожи в виде овальных или круглых пятен различной величины, лишенных пигмента. По периферии пятен нередко наблюдается гиперпигментация. Л. относится к дисхромиям, к рые появляются либо в результате предшествовавших… … Большая медицинская энциклопедия
ахромия послепаразитарная — (а. postparasitaris; син. псевдолейкодерма солнечная) А., возникающая на месте бывших высыпаний разноцветного лишая и обнаруживаемая на фоне пигментированных под воздействием солнечных лучей окружающих участков кожи … Большой медицинский словарь
лейкодерма вторичная — (leu coderma secundarium) см.
 Псевдолейкодерма … Большой медицинский словарь
Псевдолейкодерма … Большой медицинский словарьлейкодерма ложная — (pseudo leucoderma) см. Псевдолейкодерма … Большой медицинский словарь
лейкодерма солнечная — (leuco derma solare) псевдолейкодерма, развивающаяся на месте солнечных ожогов или регрессировавших под влиянием солнечных лучей кожных сыпей при отрубевидном лишае, псориазе, себореидах … Большой медицинский словарь
Ахроми́я — (achromia; А + греч. chrōma, chrōmatos цвет, окраска; син. ахроматоз) отсутствие пигмента в коже. Ахромия послепаразитарная (а. postparasitaris; син. псевдолейкодерма солнечная) А., возникающая на месте бывших высыпаний разноцветного лишая и… … Медицинская энциклопедия
Лейкоде́рма втори́чная — (leucoderma secundarium) см. Псевдолейкодерма … Медицинская энциклопедия
Псевдолейкодерма
Псевдолейкодерма — это обесцвеченные пятна на коже на месте разрешившихся высыпаний при ряде дерматозов (псориаз, парапсориаз, микроспория, розовый лишай и др. ) за счет того, что под влиянием солнечных лучей количество пигмента в коже вокруг «высыпных» элементов увеличивается, а участки, закрытые от солнца корочками и чешуйками, менее пигментированы. Аналогичные изменения наблюдаются при лечении псориаза мазями (хризаробиновой, цигнолиновой, псориазина), вызывающими потемнение окружающей здоровой кожи. По величине и очертаниям обесцвеченные пятна соответствуют элементам бывшей сыпи. Псевдолейкодерма специального лечения не требует. Постепенно нормальная окраска кожи восстанавливается.
) за счет того, что под влиянием солнечных лучей количество пигмента в коже вокруг «высыпных» элементов увеличивается, а участки, закрытые от солнца корочками и чешуйками, менее пигментированы. Аналогичные изменения наблюдаются при лечении псориаза мазями (хризаробиновой, цигнолиновой, псориазина), вызывающими потемнение окружающей здоровой кожи. По величине и очертаниям обесцвеченные пятна соответствуют элементам бывшей сыпи. Псевдолейкодерма специального лечения не требует. Постепенно нормальная окраска кожи восстанавливается.
См. также Лейкодерма.
Псевдолейкодерма (греч. pseudes — ложный + лейкодерма; ложная, или вторичная, лейкодерма) — одна из форм нарушений пигментации, характеризующаяся образованием светлых пятен на фоне нормальной или искусственно гиперпигментированной кожи.
Развивается после разрешения кожных высыпаний эритематосквамозного и сквамозного характера (псориаз, парапсориаз, разноцветный лишай, трихофития, микроспория, фавус, розовый лишай, pityriasis alba и др.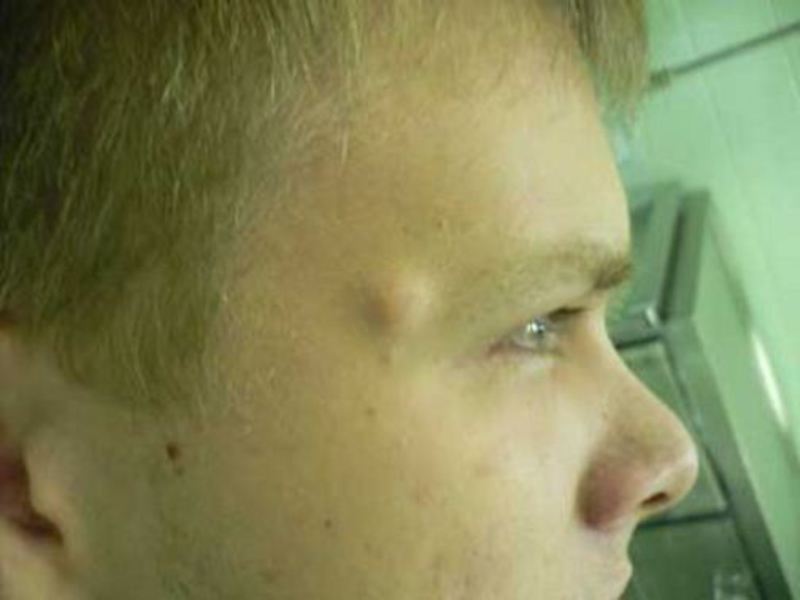 ), при стрептококковом импетиго, папулезном сифилисе. По величине, очертаниям и взаимному расположению псевдолейкодерма точно соответствует предшествовавшим ей элементам сыпи. Псевдолейкодерма часто наблюдается у лиц, страдающих разноцветным лишаем, подвергшихся облучению солнцем или кварцевой лампой. В этих случаях пораженные участки вследствие непроникновения световых лучей через разрыхленный роговой слой в глубину эпидермиса, а также, возможно, из-за задерживающего действия грибков на процесс пигментообразования после отторжения чешуек остаются светлыми, резко выделяясь на общем фоне равномерно пигментированной (загоревшей) здоровой кожи [achromia cutis postparasitaria (Е. В. Кистяковский)]. Псевдолейкодерма может развиться у больных псориазом, леченных мазями, содержащими средства, усиливающие пигментацию кожи (хризаробин, пирогаллол, псориазин).
), при стрептококковом импетиго, папулезном сифилисе. По величине, очертаниям и взаимному расположению псевдолейкодерма точно соответствует предшествовавшим ей элементам сыпи. Псевдолейкодерма часто наблюдается у лиц, страдающих разноцветным лишаем, подвергшихся облучению солнцем или кварцевой лампой. В этих случаях пораженные участки вследствие непроникновения световых лучей через разрыхленный роговой слой в глубину эпидермиса, а также, возможно, из-за задерживающего действия грибков на процесс пигментообразования после отторжения чешуек остаются светлыми, резко выделяясь на общем фоне равномерно пигментированной (загоревшей) здоровой кожи [achromia cutis postparasitaria (Е. В. Кистяковский)]. Псевдолейкодерма может развиться у больных псориазом, леченных мазями, содержащими средства, усиливающие пигментацию кожи (хризаробин, пирогаллол, псориазин).
Псевдолейкодерму следует дифференцировать от первичной истинной сифилитической лейкодермы, для которой характерна правильно округлая форма пятен, локализующихся, как правило, на задней и боковых поверхностях шеи. Истинная солнечная лейкодерма (см.), возникающая первично на местах, где до освещения не существовало видимых поражений кожи, крайне редка.
Истинная солнечная лейкодерма (см.), возникающая первично на местах, где до освещения не существовало видимых поражений кожи, крайне редка.
Псевдолейкодерма ангиоспастическая (пятна Бира) — Клинические рекомендации
Встречается преимущественно в возрасте 20-40 лет, Наиболее часто данная аномалия встречается у здоровых людей.Однако описаны случаи ассоциации с беременностью (III триместр) и следуюшими заболеваниями:
Наиболее часто данная аномалия встречается у здоровых людей.Однако описаны случаи ассоциации с беременностью (III триместр) и следуюшими заболеваниями:
- криоглобулинемия
- полицитемия
- склеродермический почечный криз
- коарктация аорты
- гипоплазия аорты
- лимфедема нижних конечностей
- гнездная алопеция
- красный плоский лишай
- синдром Маршалла-Уайта (бессоница+тахикардия)
- синдром Пейтца-Егерса (лентигинозне пигментации+полипоз кишечника)
Клинически выявляются, Излюбленная локализация — предплечье,
Излюбленная локализация — предплечье,
Диагноз основывается на клинической картине,
- Общий анализ крови и мочи
- Биохимический анализ крови
- Уровень гормонов щитовидной железы
- С-реактивный белок
- Профиль коагуляции
- Уровень иммуноглобулина и криоглобулина
- Антиядерные и антифосфолипидные антитела
- Ревматоидный фактор
- Аретриальная и венозная допплерография конечностей
Эффективных методов лечения нет. При лечении сопутствующих заболеваний (при их наличии) и после родов пятна исчезают.
При лечении сопутствующих заболеваний (при их наличии) и после родов пятна исчезают.
Белые пятна с капилярчиком — Вопрос дерматологу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 72 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, подолога, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 97.44% вопросов.
Оставайтесь с нами и будьте здоровы!
Что нужно знать о псориазе
Псориаз (psoriasis vulgaris, чешуйчатый лишай) — одно из самых распространенных хронических заболеваний кожи. Характеризуется мономорфной сыпью, состоящей из плоских папул различных размеров, имеющих тенденцию к слиянию в крупные бляшки розово-красного цвета, быстро покрывающиеся рыхлыми серебристо-белыми чешуйками. Помимо кожи, при псориазе поражаются ногти и суставы. В развитых странах псориазом страдает 1,5—2% населения, одинаково часто мужчины и женщины.
Рисунок 1. Наиболее характерные локализации псориза.
Классификация:
- Непустулезные формы:
- Обычный псориаз:
- с ранним началом (тип I) — у женщин заболевание начинается в среднем в 16 лет, у мужчин в 22 года;
- с поздним началом (тип II) — начинается в пожилом возрасте, в среднем в 56 лет.

- Псориатическая эритродермия.
- Обычный псориаз:
- Пустулезные формы:
- Ладонно-подошвенный пустулезный псориаз (пустулезный псориаз Барбера).
- Пустулезный псориаз, протекающий по типу центробежной кольцевидной эритемы.
- Генерализованный пустулезный псориаз (пустулезный псориаз Цумбуша).
Наследственность: Заболевание с полигенным наследованием. Если болен один из родителей, риск псориаза у ребенка составляет 8%; если псориазом страдают и отец, и мать — 41%.
Провоцирующие факторы:
- Механические травмы кожи (в том числе растирание и расчесывание) — ведущая причина появления новых высыпаний (феномен Кебнера).
- Инфекции: острая стрептококковая инфекция способствует возникновению каплевидного псориаза.
- Стресс: 40% взрослых больных связывают
обострение псориаза с эмоциональными перегрузками, у детей это происходит еще чаще. - Лекарственные средства для системного применения — кортикостероиды, соли лития, противомалярийные средства, интерфероны.

В течении псориаза выделяют три стадии:
- Прогрессирующая — характерны появление свежих милиарных высыпаний, продолжающийся рост уже имевшихся папул, яркая окраска сыпи. Шелушение папул особенно выражено в центральной части, а по периферии имеется гиперемическая кайма – венчик роста (ободок Пильнова), Часто новые элементы возникают на местах мелких травм, расчесов – положительная изоморфная реакция (феномен Кебнера). Обычно в этих случаях папулы располагаются линейно, указывая своей локализацией место раздражения. Изоморфная реакция объясняется наличием выраженной гиперергии, готовности к воспалительной реакции. Малейшее раздражение кожи сопровождается образованием новой сыпи, беспокоит зуд.
- Стационарная — прекращаются появление новых и рост старых папул, окраска их приобретает выраженный синюшный оттенок, шелушение уменьшается.
- Регрессирующая — характеризуется появлением по периферии многих папул «псевдоатрофического ободка» Воронова (после остановки роста папулы вокруг нее обычно появляется беловатая зона шириной в несколько миллиметров с нежной складчатостью рогового слоя), постепенным исчезновением клинических симптомов, рассасыванием папул начиная с центра элементов по направлению к их периферии: исчезает шелушение, бледнеет окраска, а потом рассасываются все папулы, часто оставляя после себя временную гипопигментацию (псориатическая псевдолейкодерма).

Характер поражения кожных покровов. Элементы сыпи. Папулы и бляшки с четкими границами, покрытые серебристо-белыми чешуйками (см. рис. 2 и 3). Положительный симптом Ауспица (феномен кровяной росы): при поскабливании папул получают точечные, не сливающиеся между собой капельки крови. Пустулы, эритродермия.
|
Рисунок 2 — Обычный псориаз: поражение локтя. Ярко-розовая бляшка с четкими границами покрыта толстыми, но легко отделяемыми чешуйками. Чешуйки серебристо-белые, напоминают слюду. Бляшка возникла при слиянии нескольких мелких папул. |
Рисунок 3 — Обычный псориаз: дежурная бляшка. |
Цвет. Розовый, «лососевый».
Форма. Круглая, овальная, полициклическая, кольцевидная, линейная.
Расположение. Отдельные элементы, расположенные беспорядочно или в виде дугообразных, змеевидных фигур. Охват одного или нескольких соседних дерматомов, как при опоясывающем лишае. Слияние элементов между собой вплоть до эритродермии.
Локализация. Двустороннее поражение (см. рис. 4), которое изредка бывает симметричным. Излюбленная локализация — локти, колени, волосистая часть головы, кожные складки. На открытых участках тела высыпания бывают далеко не всегда. Поражение лица встречается редко и свидетельствует об упорном течении псориаза.
Рисунок 4 — Обычный псориаз: поражение туловища.
При каплевидном псориазе — рассеянные мелкие папулы, не имеющие излюбленной локализации (см. рис. 5).
Рисунок 5 — Каплевидный псориаз. Красные, шелушащиеся, местами сливающиеся папулы и бляшки усеяли все туловище. Заболевание возникло вскоре после ангины.
Особенности. При псориазе нельзя тереть и чесать бляшки, так как это ведет к появлению новых высыпаний.
Псориаз волосистой части головы — бляшки, покрытые толстыми, трудно отделяемыми чешуйками (рис. 6). Лихенизация (результат постоянного расчесывания и растирания кожи). Мокнутие и трещины, особенно за ушами. Расположение. Беспорядочно разбросанные обособленные бляшки или диффузное поражение всей волосистой части головы. При псориазе волосистой части головы почти никогда не бывает алопеции.
Рисунок 6 — Псориаз волосистой части головы. Толстые чешуйки покрывают всю волосистую часть головы подобно шлему. Красные бляшки распространяются на кожу лба.
Псориаз ногтей. Поражение ногтей различной степени тяжести встречается у 25% больных псориазом. Псориаз ногтей нередко проходит самостоятельно либо по мере разрешения высыпаний на коже. Ногти поражены у 25% больных псориазом. Страдают ногти как на руках, так и на ногах. Характерны точечные углубления (симптом наперстка), подногтевой гиперкератоз, онихолиз (рис. 7 и 8). Патогномоничный признак — желтовато-бурые пятна под ногтем (симптом масляного пятна).
|
Рисунок 7 — Псориаз ногтей. Симптом наперстка — множество точечных углублений на |
Рисунок 8 — Псориаз ногтей. Симптом масляного пятна — желтовато-бурые пятна на ногтевом ложе — патогномоничный признак псориаза. Виден также краевой онихолиз |
Ладони и подошвы (рис.9) могут быть единственной пораженной областью. Высыпания поддаются лечению с большим трудом.
|
Рисунок 9 — Обычный псориаз: поражение подошв. Четко отграниченные красные бляшки
|
Лечение псориаза должно быть комплексным. Оно включает общую и местную терапию, физиотерапию, соблюдение режима и диеты. При назначении лечения необходимо учитывать стадию процесса, клиническую форму и тип псориаза.
НЕ ЗАНИМАЙТЕСЬ САМОЛЕЧЕНИЕМ ПРИ ПОЯВЛЕНИИ ВЫСЫПАНИЙ НА КОЖЕ ОБРАТИТЕСЬ К ВРАЧУ. ЧЕМ РАНЬШЕ НАЧАТО ЛЕЧЕНИЕ, ТЕМ ЛУЧШЕ РЕЗУЛЬТАТ И БЫСТРЕЕ ЭФФЕКТ.
Врач – хирург К.В. Мельникова
Разноцветный лишай
Что такое разноцветный лишай ?
Разноцветный лишай (отрубевидный лишай, солнечный грибок) – это инфекционное (грибковое) заболевание кожи, которое характеризуется поражением только рогового слоя эпидермиса, отсутствием воспалительных явлений и весьма незначительной контагиозностью.
Причины разноцветного лишая:
Возбудитель разноцветного лишая – поверхностный грибок рода Pityrpsporum orbiculare или Malassezia furfur.
Что происходит при разноцветном лишае:
Полагают, что в развитии заболевания определенное значение имеют повышенная потливость, химический состав пота, нарушение физиологического шелушения рогового слоя, индивидуальная предрасположенность кожи.
Заболевание чаще встречается у лиц, страдающих сахарным диабетом, вегетоневрозом с повышенной потливостью, туберкулезом легких. Однако эта точка зрения разделяется не всеми.
Чаще болеют молодые мужчины и женщины. У детей, особенно до 7 лет, отрубевидный лишай встречается редко.
Контагиозность заболевания незначительна.
Симптомы разноцветного лишая:
На пораженных участках кожи образуются невоспалительного характера желтовато-коричневато-розовые пятна. Сливаясь между собой, они могут занимать значительные участки кожи. Постепенно цвет пятен становится темновато-бурым. Эта смена оттенков цвета послужила основанием к названию болезни — разноцветный лишай. Пятна не выступают над уровнем кожи, субъективно не беспокоят, иногда бывает незначительный зуд. Сопровождается муковидным шелушением (отсюда и другое название — отрубевидный лишай). Пятна разноцветного лишая располагаются обычно без всякой симметрии. Излюбленная локализация — на коже груди и спины, реже элементы отмечают на коже шеи, живота, боковых поверхностях туловища, наружной поверхности плеч.
Пятна не выступают над уровнем кожи, субъективно не беспокоят, иногда бывает незначительный зуд. Сопровождается муковидным шелушением (отсюда и другое название — отрубевидный лишай). Пятна разноцветного лишая располагаются обычно без всякой симметрии. Излюбленная локализация — на коже груди и спины, реже элементы отмечают на коже шеи, живота, боковых поверхностях туловища, наружной поверхности плеч.
Течение заболевания длительное. После клинического излечения нередко наступают рецидивы. Следует иметь в виду, что солнечные лучи могут приводить к быстрому излечению. Тогда на местах бывших высыпаний разноцветного лишая выявляются белые пятна (псевдолейкодерма).
Профилактика разноцветного лишая:
Не рекомендуется носить нижнее белье из синтетических тканей, частые водные процедуры. Необходимо лечение повышенной потливости. Профилактика повторного заражения возбудителем разноцветного лишая включает обширный комплекс общих гигиенических процедур: закаливание, регулярные водно-солевые или водно-уксусные обтирания, лечение повышенной потливости. В весеннее время рекомендовано в течение месяца протирать кожу 2 % салициловым спиртом.
В весеннее время рекомендовано в течение месяца протирать кожу 2 % салициловым спиртом.
Как избежать заражения разноцветным лишаем на отдыхе?
Выполняя нехитрые советы, указанные ниже, вы сможете избежать заражения и сохранить хорошее настроение и душевный покой:
— не загорайте сразу после купания, дождитесь, пока кожа подсохнет;
— используйте солнцезащитные средства с SPF-фильтром, загорайте дозированно;
— не загорайте на стихийных пляжах;
— пользуйтесь личными пляжными полотенцами, стирайте их чаще;
— принимайте душ после пляжа и отдыха на природе;
— соблюдайте правила личной гигиены и не пользуйтесь чужими вещами.
Врач-дерматовенеролог
УЗ «Минский областной кожно-
венерологический диспансер»
Н.И. Комаровская
Узел. Заболевания кожи
Узел. Заболевания кожиВикиЧтение
Заболевания кожиАвтор неизвестен
Узел
Узел – это плотное округлое или овальное образование величиной до 5–10 см, находящееся в глубоких слоях дермы или подкожной жировой клетчатке. Узел может возвышаться над уровнем кожи или пальпируется внутри кожи. Причина появления узлов заключается в развитии патологических процессов в коже, чаще воспалительного характера. Если возникновение узла связано с острым воспалением, то кожа над ним розово-красная, контуры узла нечеткие, и наступает быстрое разрешение. Узлы с нечеткими контурами диаметром до 5 см на передней поверхности голени появляются при острой узловой эритеме. При хроническом воспалении узлы плотные, имеют четкую границу, могут обызвествляться, распадаться с образованием язв или формировать рубец без появления язвы.
Узел может возвышаться над уровнем кожи или пальпируется внутри кожи. Причина появления узлов заключается в развитии патологических процессов в коже, чаще воспалительного характера. Если возникновение узла связано с острым воспалением, то кожа над ним розово-красная, контуры узла нечеткие, и наступает быстрое разрешение. Узлы с нечеткими контурами диаметром до 5 см на передней поверхности голени появляются при острой узловой эритеме. При хроническом воспалении узлы плотные, имеют четкую границу, могут обызвествляться, распадаться с образованием язв или формировать рубец без появления язвы.
Вторичное пятно образуется на месте разрешения чаще воспалительных процессов. Обычно вторичное пятно гипо– или гипер-пигментированное, в нем может откладываться гемосидерин (производное распада гемоглобина). Если вторичное пятно возникло в результате уменьшения меланина, оно называется лейкодермой. Появление лейкодермы после мелких розовых пятен встречается при розовом лишае. Лейкодерма остается после разрешения псориатических высыпаний. Встречается также псевдолейкодерма, когда разрыхленный роговой слой эпидермиса не пропускает солнечные лучи и пораженная кожа выглядит более светлой.
Встречается также псевдолейкодерма, когда разрыхленный роговой слой эпидермиса не пропускает солнечные лучи и пораженная кожа выглядит более светлой.
Данный текст является ознакомительным фрагментом.
Продолжение на ЛитРесЧитайте также
Узел и тиреон — что общего?
Узел и тиреон — что общего? Большинство вопросов моих пациентов о состоянии узлов в их щитовидной железе можно условно объединить в один: «Узел — это опасно?». Отвечу: «Чаще нет, но редко — да».В принципе я ответил. Но если бы этот ответ был адресован мне, то я не испытывал
Что такое узел щитовидной железы?
Что такое узел щитовидной железы?
Под узлами щитовидной железы обычно понимают любое локальное изменение в её структуре. Это изменение может быть одинаковым с окружающей тканью железы, но отграниченным заметным образом. Узел может полностью отличаться от окружающей
Это изменение может быть одинаковым с окружающей тканью железы, но отграниченным заметным образом. Узел может полностью отличаться от окружающей
Что такое «узел» щитовидной железы
Что такое «узел» щитовидной железы Все локальные изменения в щитовидной железе принято называть «узлами». Правильнее — очаговыми образованиями. Не скажу, что слово «узел» полноценно отражает истинный процесс изменений в ткани железы. На мой взгляд, это не совсем
«Солидный» узел
«Солидный» узел Одна из пациенток обратилась ко мне после контрольного ультразвукового обследования железы. На её лице, в движениях и голосе выражалось обеспокоенность нарастающим ухудшением.— Как же так, я пришла на УЗИ, а врач начал говорить мне, что у меня очень
Элегантно и опрятно: прическа «узел»
Элегантно и опрятно: прическа «узел»
Эти прически как нельзя лучше сочетаются с имиджем деловой женщины. И если вы относите себя к этому разряду, то, наверное, вам стоит такие прически попробовать. Конечно, если длина ваших волос это позволяет. Впрочем, совсем
И если вы относите себя к этому разряду, то, наверное, вам стоит такие прически попробовать. Конечно, если длина ваших волос это позволяет. Впрочем, совсем
Гордиев узел
Гордиев узел В своем развитии любая отрасль знаний, прежде чем стать официально наукой, преодолевает долгий и очень нелегкий путь. Условно его можно было бы разбить на несколько этапов.Этап первый. Рождение мысли и первые шаги исследователя, которого никто не знает или в
лейкодерма | DermNet NZ
Автор: Ванесса Нган, штатный писатель, 2003 г .; Обновлено: Катрина Тан, студент-медик, Университет Монаш, Мельбурн, Австралия; Д-р Мартин Киф, дерматолог, Крайстчерч, Новая Зеландия. Копия отредактирована Гасом Митчеллом. Август 2021
Копия отредактирована Гасом Митчеллом. Август 2021
Что такое лейкодермия?
Лейкодермия, также называемая ахромодермией, является клиническим признаком, описывающим локализованный участок белой депигментированной кожи из-за полной потери эпидермального меланина. Сам по себе это не диагноз, и у него много причин.Лейкодерму следует отличать от гипопигментации, которая представляет собой бледность из-за уменьшения пигментации.
Лейкодерма
Кто заболевает лейкодермией?
Лейкодерму можно увидеть у людей всех возрастов и рас и обоих полов. Может показаться, что преобладание женщин связано с косметическими проблемами. Лейкодермия более выражена по цвету кожи, чем по этнической белой коже, но уровень распространенности трудно определить.
Что вызывает лейкодермию?
Лейкодермия — это видимый результат потери эпидермального меланина.Меланоциты могут отсутствовать или присутствовать, но не могут синтезировать меланин или передавать его кератиноцитам. Существует множество причин лейкодермии, некоторые из которых перечислены ниже.
Существует множество причин лейкодермии, некоторые из которых перечислены ниже.
Примеры лейкодермы
Каковы клинические признаки лейкодермии?
Лейкодермия представляет собой хорошо разграниченное пятно или участок белой кожи с нормальной структурой поверхности или атрофией эпидермиса. Само по себе белое пятно протекает бессимптомно, но могут иметь место клинические признаки основного заболевания.
Контактная лейкодермия первоначально локализуется в месте контакта с последующими множественными небольшими белыми пятнами, похожими на конфетти, которые распространяются за пределы известной области контакта.
Каплевидная лейкодермия может быть ранним признаком болезни Дарье, особенно на цветной коже. Он часто предшествует развитию типичных кератотических папул и отличается от поствоспалительных изменений.
Лейкодерма, связанная с меланомой, может проявляться в виде белых участков регресса внутри первичной меланомы или появления белых пятен на удалении от меланомы.
Примеры лейкодермы
Изображение болезни Дарье из: Harb JN, Motaparthi K. Клинико-патологические данные о каплевидной лейкодермии при болезни Дарье: полезный диагностический признак. JAAD Case Rep. 2018; 4 (3): 262–6.
Как клинические признаки различаются для разных типов кожи?
Лейкодермия более очевидна для пигментированной по признаку расы или загорелой кожи по сравнению с этнической белой кожей.
Какие осложнения лейкодермы?
Осложнения витилиго
Как диагностируется лейкодермия?
Лейкодермия — клинический диагноз, подтвержденный при обследовании с помощью лампы Вуда.
Дерматоскопия может помочь в диагностике некоторых форм лейкодермии. [см. Дерматоскопия витилиго, Дермоскопия с идиопатическим каплевидным гипомеланозом]
Биопсия кожи обычно не требуется, но может подтвердить отсутствие меланоцитов и / или меланина в эпидермисе. Биопсия может быть взята для определения связанного основного состояния кожи.
Какой дифференциальный диагноз лейкодермии?
- Гипопигментация любой причины
- Сосудистые причины бледности кожи, такие как пятна Бирера и анемический невус
Как лечить лейкодермию?
Каковы исходы лейкодермии?
Лейкодермия может вылечиться медленно, если ее можно избежать, например, отменить лекарство или химическое воздействие, или лечить, например, воспалительные дерматозы.Лейкодермия врожденной узорчатой формы или из-за рубцевания, вероятно, будет стабильной и стойкой.
Библиография
- De Schrijver S, Theate I, Vanhooteghem O. Невусы Halo нетривиальны: около двух молодых пациентов с регрессией первичной меланомы, которая имитирует halo nevi. Case Rep Dermatol Med. 2021; 2021: 6672528. DOI: 10,1155 / 2021/6672528. Журнал
- Failla CM, Carbone ML, Fortes C, Pagnanelli G, D’Atri S.Меланома и витилиго: в хорошей компании. Int J Mol Sci.
 2019; 20 (22): 5731. DOI: 10.3390 / ijms20225731. Журнал
2019; 20 (22): 5731. DOI: 10.3390 / ijms20225731. Журнал - Харб Дж. Н., Мотапарти К. Клинико-патологические данные о каплевидной лейкодермии при болезни Дарье: полезная диагностическая функция. JAAD Case Rep. 2018; 4 (3): 262–6. DOI: 10.1016 / j.jdcr.2017.09.021. PubMed Central
- Харрис Дж. Э. Витилиго, вызванное химическим воздействием. Dermatol Clin. 2017; 35 (2): 151–61. DOI: 10.1016 / j.det.2016.11.006. PubMed Central
- Курияма С., Касуя А., Фудзияма Т. и др.Лейкодермия у больных атопическим дерматитом. J Dermatol. 2015; 42 (2): 215–18. DOI: 10.1111 / 1346-8138.12746. PubMed
- Маранда Э.Л., Ван МХ, Шариф С., Томпкинс Б.А., Эмерсон С., Бадиавас Э.В. Хирургическое лечение лейкодермии после ожога: обзор. Бернс. 2018; 44 (2): 256–62. DOI: 10.1016 / j.burns.2017.05.004. PubMed
- Naveh HP, Rao UN, Butterfield LH. Лейкодермия, ассоциированная с меланомой — иммунология черным по белому? Pigment Cell Melanoma Res. 2013. 26 (6): 796–804. DOI: 10,1111 / PCMR.
 12161.Журнал
12161.Журнал
В DermNet NZ
Другие веб-сайты
Книги о кожных заболеваниях
Псевдолейкодерма после инъекции афамеланотида пациенту с атопическим дерматитом | HTML
Wibke von Bartenwerffer, Guido Siebenhaar и Nicolas Hunzelmann
Отделение дерматологии, Кельнский университет, Kerpener Strasse 62, DE-50924 Кельн, Германия. Электронная почта: [email protected]
Принята в печать 1 ноября 2010 г.
Альфа-меланоцит-стимулирующий гормон (альфа-МСГ) представляет собой пигментный пептидный гормон из 13 аминокислот, который синтезируется в промежуточной части гипофиза путем эндопротеолитического разложения пропиомеланокортина. Под воздействием ультрафиолетового (УФ) излучения он также продуцируется кератиноцитами, меланоцитами и макрофагами (1). Альфа-МСГ вызывает распространение пигментированных гранул в меланофорах через рецепторы, связанные с G-белком, что приводит к пигментации кожи и улучшению восстановления ДНК в меланоцитах. Благодаря своим липофильным свойствам альфа-МСГ также способен преодолевать гематоэнцефалический барьер (2).
Благодаря своим липофильным свойствам альфа-МСГ также способен преодолевать гематоэнцефалический барьер (2).
За исключением ацетилирования N-конца и карбоксиамидирования в альфа-МСГ, его структура гомологична структуре N-тридекапептидной части адренокортикотропного гормона (АКТГ) (2). N- и C-концевые части альфа-МСГ не важны для его биоактивности, поэтому некоторые модификации центральной части белка приводят к химическому аналогу, который в 10-1000 раз более эффективен, чем природный гормон (1 ).
Афамеланотид, также известный как меланотан, представляет собой синтетический аналог природного меланокортинового пептидного гормона альфа-MSH. Он широко продается через Интернет, чтобы вызвать загар кожи путем самостоятельного подкожного введения.
В последнее время синтетические аналоги альфа-MSH, такие как афамеланотид, предлагаемые онлайн-маркетингом, все чаще используются в качестве препаратов для образа жизни с единственной целью — стимулировать загар кожи.
История болезни
Пациент европеоидной расы 30 лет, поступивший в нашу поликлинику, сильно загорел, но с пятнистой потерей пигментации на туловище и верхних конечностях (рис. 1).
1).
Рис. 1. (а) Появление белых пятен на спине. (b) Возвращение к нормальной пигментации после прекращения приема афамеланотида.
В анамнезе была атопическая экзема в раннем детстве, симптомы которой перешли в ремиссию в возрасте 5 лет. В остальном его история болезни ничем не примечательна.
В возрасте 29 лет на коже у него появились зудящие экзематозные поражения, которые сначала появились на лице, а затем постепенно распространились по всей коже.Актуальные стероиды применялись успешно.
При первой консультации наблюдались множественные белые пятна диаметром 1-2 см с минимальным шелушением, в основном на груди и верхних конечностях. Остальная часть его кожи имела нормальную пигментацию, указывающую на витилиго. В качестве дополнительных побочных эффектов сообщалось о хронической усталости, парестезиях, головной боли и тошноте.
Окрашивание биопсии кожи гематоксилином выявило очаговый спонгиоз, акантоз и экзоцитоз малых лимфоцитов.В верхнем кориуме наблюдалась периваскулярная лимфоцитарная инфильтрация с некоторыми эозинофильными гранулоцитами.
Биопсия кожи была совместима с экзематозным дерматитом и не подтвердила другие дифференциальные диагнозы, такие как опоясывающий лишай, грибовидный микоз, проказа или витилиго.
Грибковое поражение кожи исключено микологическим посевом. Лабораторные показатели, включая уровни сывороточного IgE, были в пределах нормы.
Пациент после нескольких посещений признал, что применял уколы афамеланотида.Для достижения загара кожи пациенту ранее самостоятельно вводили несколько шприцев афамеланотида.
Всего за два месяца было введено 50 мг меланотана.
Несмотря на то, что пациент испытывал головную боль, тошноту и утомляемость, он продолжал принимать препарат, пока не обратился в нашу поликлинику.
Через восемь недель после прекращения инъекций афамеланотида псевдолейкодермия и неврологические симптомы исчезли.
ОБСУЖДЕНИЕ
Афамеланотид (меланотан, CUV 1647) представляет собой синтетический пептидный гормон, который способен имитировать естественный альфа-МСГ. Методом иммуноанализа было обнаружено, что у человека период полураспада альфа-МСГ в плазме составляет всего 20 минут, тогда как афамеланотид демонстрирует период полужизни в четыре раза дольше (3).
Методом иммуноанализа было обнаружено, что у человека период полураспада альфа-МСГ в плазме составляет всего 20 минут, тогда как афамеланотид демонстрирует период полужизни в четыре раза дольше (3).
Многие клетки кожи человека экспрессируют рецепторы меланокортина, которые стимулируются биологически активной формой предшественника промеланокортина. Стимуляция этих рецепторов отвечает не только за пигментацию кожи, но также за регуляцию липогенеза через рецепторы на жировых клетках; кроме того, они играют роль в росте за счет стимуляции рецепторов на хондроцитах.Противовоспалительный эффект альфа-МСГ основан на иммуномодулирующих и антифиброгенных процессах клеток кожи, которые опосредуются МСГ-рецепторами дермальных фибробластов (4). Напротив, стимуляция MSH-рецепторов на тучных клетках приводит к высвобождению гистамина и оказывает провоспалительное действие.
Считается, что повреждение меланоцитов медиаторами и клеточными компонентами воспалительной реакции является причиной снижения пигментации экзематозной кожи. Кроме того, существует несоответствие в пользу CD4 + Т-клеток. Активация пептидной последовательности MHC-I-класса, представленной чужеродными белками, сходными с меланоцитарным аутоантигеном, может приводить к замедленному высвобождению меланина (5).
Кроме того, существует несоответствие в пользу CD4 + Т-клеток. Активация пептидной последовательности MHC-I-класса, представленной чужеродными белками, сходными с меланоцитарным аутоантигеном, может приводить к замедленному высвобождению меланина (5).
Интернет-торговцы пользуются преимуществом индукции пигментации кожи аналогом альфа-MSH, делая его легко, но незаконно, доступным через Интернет.
Нерегулируемое применение меланотана может запутать клиническую картину, способствуя развитию ранее существовавших меланоцитарных невусов.Это может представлять повышенный риск развития меланомы (6, 7)
Известно несколько самоограничивающихся побочных эффектов, вызываемых применением афамеланотида, включая тошноту, периферическое расширение сосудов, усталость, рвоту, желудочно-кишечные расстройства и головную боль. . У этого пациента вышеупомянутые побочные эффекты исчезли через несколько недель после прекращения инъекций меланотана.
Этот случай демонстрирует, что аналоги альфа-MSH должны быть добавлены к списку триггеров псевдолейкодермы.
ССЫЛКИ
Гипопигментация — обзор | Темы ScienceDirect
Genetics
HI обычно является спорадическим заболеванием, и данные наиболее убедительны для мозаицизма как генетической этиологии. Мозаицизм возникает, когда во время эмбриологического развития существуют две разные популяции клеток, часто из-за мутации или хромосомного нерасхождения в одной клеточной линии. Завиток гипопигментации, наблюдаемый при HI, считается выражением мозаицизма в пигментных клетках, происходящих из нервного гребня.Клинически мозаицизм чаще обнаруживается в фибробластах или лимфоцитах пациентов как с кожными, так и с внекожными изменениями, возможно, потому, что генетическая гетерогенность, достаточно большая, чтобы ее можно было увидеть при анализе кариотипа, с большей вероятностью вызывает мультисистемные результаты, чем изменения у пациентов с только кожными изменениями. В результате был рекомендован анализ кариотипа у всех пациентов с сочетанием кожных изменений и связанных некожных изменений (Orlow, 1995).
Узорчатая гипопигментация может быть следствием мозаичного нарушения выработки меланина в любой точке пути меланогенеза.В результате в HI наблюдается огромная генетическая гетерогенность (Taibjee et al., 2004). Было бы разумно предположить, что различные связанные аномалии (скелет, мозг, почек) определяются тем, какие гены затрагиваются в непосредственной близости от пигментных генов, что приводит к первым очевидным кожным признакам состояния. Кариотипические аномалии, сообщаемые в связи с HI, были рассмотрены Taibjee et al. в 2004 г. и включают трисомию 2 (Taibjee et al., 2004; Gupta et al., 2007; Ponti et al., 2014), трисомия 21 (Okanari et al., 2014), кольцевая хромосома 20 (Cappanera et al., 2011), кольцевая Х-хромосома (Fritz et al., 1998) и транслокация между X и хромосомой 17. В этом случае В последнем случае X-инактивация приводит к мозаицизму генов, расположенных на хромосоме 17, которые заглушаются, когда X-хромосома, в которую они были перемещены, инактивируется (Hatchwell, 1996; Hatchwell et al., 1996).
В то время как мозаицизм является наиболее правдоподобным объяснением, были предложены множественные способы генетического наследования, которые впоследствии были поставлены под сомнение (Ruggieri, 2000).Наиболее вероятное объяснение редких случаев семейного HI заключается в наследовании сбалансированной транслокации или другой хромосомной аномалии (Amon et al., 1990; Vormittag et al., 1992; Ruggieri and Pavone, 2000). В результате риск рецидива ГИ у последующих детей чрезвычайно мал, если только один из родителей не имеет хромосомной аномалии (Moss and Burn, 1988). Но консультирование следует проводить с осторожностью для семей с затронутыми женщинами из-за клинического совпадения HI и IP на ранней стадии заболевания (Moss and Burn, 1988), а также возможности сбалансированной транслокации и инактивации X-аутосомы (Hatchwell, 1996).
Исследование пациентов с гемимегалэнцефалией показало, что 30% таких пациентов несут мутацию в пути PI3K-AKT3-mTOR; некоторые из них также имели кожные признаки, соответствующие HI (Lee et al., 2012), но о мозаицизме не сообщалось.
Исследования витилиго in vitro
% PDF-1.7 % 1 0 объект > / Контуры 5 0 R / PageLabels> / PageLayout / SinglePage / PageMode / UseThumbs / Страницы 20 0 R / PieceInfo> >> >> / Тип / Каталог >> эндобдж 21 0 объект > эндобдж 2 0 obj > / Шрифт> >> / Поля [] >> эндобдж 3 0 obj > транслировать Акробат Дистиллятор 7.0,5 залить MacintoshUnknown2015-11-21T13: 48: 13 + 05: 302010-12-08T14: 52: 12 + 05: 302015-11-21T13: 48: 13 + 05: 30Elsevierapplication / pdfdoi: 10.1038 / jid.1959.150
Virtual Grand Rounds в дерматологии
У этого пациента необычная особенность пятен, напоминающих витилиго. на ее нижних конечностях и серологический результат, который почти наводит на размышления смешанного заболевания соединительной ткани.CREST мог бы быть одним из дифференцирует, так как у нее есть некоторые свои особенности.
Это сложный и трудный для лечения случай. Ничего такого действительно работает с точки зрения улучшения или изменения болезни кроме блокаторов кальциевых каналов при болезни Рейно. Я колеблюсь использовать преднизолон, если он не улучшает исход болезни. Побочные эффекты могут перевесить пользу.
Артикул:
- Санчес Дж. Л., Васкес М., Санчес Н. П..Arch Dermatol. 1983 Февраль; 119 (2): 129-33. «Витилигоподобные пятна при системной склеродермии». (просмотреть аннотацию)
- De Villiers WJ, Jordaan HF, Bates W. Clin Exp Dermatol. 1992 Март; 17 (2): 127-31. «Системный склероз синусоидальной склеродермии. проявляется депигментацией, подобной витилиго, и интерстициальной легочный фиброз ». аннотация)
Комментарии участников:
Джаг Бхаван, доктор медицины, профессор дерматологии и патологии, Медицинский факультет Бостонского университета, Бостон, Массачусетс, США 5 апреля 2005 г.
Было бы интересно окрасить Мел-5 или другой меланоцитарный маркер для оценки эпидермальных меланоцитов; отсутствуют ли они или уменьшается в гипопигментированных областях.Будет здорово сравнить те результаты с нормальной кожей того же пациента аналогичной анатомической области.
Виктория П. Верт, доктор медицинских наук, доцент дерматологии, Медицинский факультет Пенсильванского университета, Филадельфия, ПА от 5 апреля 2004 г.
Это интересный случай. У нее может быть ревматоидный артрит
перекрывается с CREST.Вы можете сделать рентгеновский снимок ее рук,
поскольку если у нее РА, ей может помочь ингибитор ФНО (который
может работать в склерозирующих условиях). Вы можете захотеть получить PFT
с диффузионной способностью и сердечным ЭХО. Легочная гипертония
может произойти на этой стадии в CREST, и есть хорошие методы лечения
для этого.
Julian Manzur MD, Гавана, Куба 6 апреля, 2004
Я думаю, поствоспалительная реакция в области склероза может объяснить гипопигментацию, наблюдаемую у этого пациента
Дуг Джонсон, доктор медицины, факультет медицины, Гавайский университет Школа медицины, Гонолулу, Гавайи, США, 7 апреля 2004 г.
Хороший корпус, хорошо проработанный.У меня есть похожий случай
на инфликсимабе с улучшением симптомов РА, но без помощи
кожа. Проблемы с пигментацией, вероятно, являются поствоспалительными. Делал
вы смотрите с лампой Вуда?
Лечение витилиго в Дели | Врач-специалист по лазерному лечению витилиго в Дели, Западный Дели, Сад Раджури, Индия
Витилиго — это состояние, вызывающее депигментацию участков кожи, характеризующуюся наличием на коже белых пятен.Это происходит, когда меланоциты, клетки, ответственные за пигментацию кожи, умирают или не могут функционировать. Цель лечения витилиго — улучшить внешний вид кожных образований. В зависимости от размера, количества и расположения белых пятен для пациента может быть составлен индивидуальный план лечения (медикаментозная, хирургическая и дополнительная терапия).
Медицинский менеджмент
В большинстве случаев лечение витилиго можно проводить с помощью лекарств. Специалисты могут посоветовать кремы или гели для нанесения непосредственно на кожу.Медицинское обслуживание требует наблюдения и опыта дерматолога.
Дополнительная терапия
a. ПУВА-светотерапия: Этот метод чаще всего используется при лечении витилиго. УФ-лучи в сочетании с псораленом используются для восстановления цвета кожи. Это лечение требует опыта и наблюдения дерматолога.
г. Световая терапия NBUVB: Этот метод стал предпочтительным методом лечения витилиго для широкого круга населения.Он терапевтически более эффективен с минимальными побочными эффектами.
г. Эксимерный лазер: Если лекарство не работает или не дает желаемого результата, можно использовать лазерное лечение витилиго. Лазерное лечение витилиго дает эффективный результат в ожидаемые сроки. В этом методе лазер используется для репигментации кожи и восстановления цвета. Эксимерный лазер — это лазер с длиной волны 308 нм.
Хирургическое лечение
Основная идея трансплантации витилиго заключается в донорстве или введении нормально функционирующих меланоцитов в депиментированную кожу.Ожидается, что эти функционирующие меланоциты будут продуцировать пигмент меланин с возможной репигментацией витилигиальной кожи.
Факторы, влияющие на исход операции по поводу витилиго:
1. Стабильность витилиго: Операция может проводиться только в том случае, если болезнь не активна и поражения не распространяются или расширяются где-либо в теле.
2. Тип витилиго: одни формы витилиго реагируют лучше, чем другие.
3.Расположение витилиго на теле: некоторые части тела лучше поддаются трансплантации по сравнению с другими частями тела.
4. Размер и общая площадь депигментации: Выбор процедуры также зависит от общей площади, подлежащей лечению. В то время как процедуры трансплантации тканей лучше подходят для небольших участков, трансплантация клеток остается хирургическим методом лечения витилиго, предпочтительным при обширном витилиго.
Трансплантация кожи с разделенной толщиной (STSG) (пересадка тканей): Этот метод включает трансплантацию слоя эпидермиса с некоторой частью верхней дермы в реципиентную область.
Перенос меланоцитов (клеточная трансплантация): Кожный трансплантат разделенной толщины берется из подходящей донорской области и обрабатывается ферментом. Различные клеточные компоненты STSG разделяются, и из этих клеточных компонентов готовится суспензия. Суспензия содержит эпидермальные кератиноциты и меланоциты. После создания ложа реципиента суспензия клеток тонко и равномерно распределяется шпателем по дермабразированной коже реципиента.
* Результаты могут отличаться от человека к человеку.
Часто задаваемые вопросыMARTINI — это процедура, адаптированная к широкому спектру состояний кожи, таких как тусклость, загар, пигментация, неровный тон кожи, сухость, солнечное повреждение и пигментация, обезвоживание и тусклый вид.
Без простоев, MARTINI — это процедура, которая позволяет вам немедленно вернуться к своей обычной повседневной деятельности. Безопасность лечения означает, что мы также можем лечить усталую область под глазами и сухие истонченные губы.
Рейтинги и обзоры Средний звездный рейтинг
Лекарство от седых волос почти здесь, утверждает исследование вилиго
Многие из нас были там. Однажды вы смотрите в зеркало или причесываете волосы, как вдруг вы обнаруживаете … белые волосы! Воплощенная смертность!
Эти опасения могут скоро уйти в прошлое, поскольку британские исследователи открыли лекарство, обращающее вспять процесс поседения.
«На протяжении многих поколений были изобретены многочисленные средства, чтобы скрыть седые волосы», — сказал д-р.Джеральд Вайсманн, главный редактор журнала The Journal of the Federation of American Society for Experimental Biology , опубликовавшего новое исследование, «но теперь, впервые, реальное лечение, которое позволяет понять корень проблемы, имеет
В 2009 году эта группа сообщила, что появление седины вызвано накоплением перекиси водорода, которая вызывает вредный окислительный стресс, в корнях волосяных фолликулов.
Предполагается, что тот же процесс происходит в некоторых случаях витилиго. — редкое заболевание.Известно, что витилиго вызывает пятнистую депигментацию кожи, а также может сделать ресницы белыми.
Чтобы исследовать возможную связь между окислительным стрессом и витилиго, исследователи проанализировали биопсии кожи пациентов с этим заболеванием. Они обнаружили низкий уровень особого фермента под названием каталаза, который расщепляет перекись водорода и снимает окислительный стресс.
Пациентам с лицевым витилиго давали крем, содержащий «псевдокаталазу», которая активируется солнечным светом.После применения средства и пребывания на солнце пигмент кожи вернулся.
Цвет волос на ресницах также вернулся, демонстрируя, что лечебная мазь также может восстанавливать седину.
Для миллионов людей, страдающих как витилиго, так и седеющими волосами, результаты могут быть потрясающими.
«На сегодняшний день нет никаких сомнений в том, что внезапная потеря унаследованной кожи и локального цвета волос может повлиять на этих людей во многих фундаментальных отношениях», — сказала Карин Шаллройтер, которая руководила исследованием и является дерматологом из Университета Брэдфорда.



 Псевдолейкодерма … Большой медицинский словарь
Псевдолейкодерма … Большой медицинский словарь

 Похожие высыпания обнаружены и на ладонях
Похожие высыпания обнаружены и на ладонях 2019; 20 (22): 5731. DOI: 10.3390 / ijms20225731. Журнал
2019; 20 (22): 5731. DOI: 10.3390 / ijms20225731. Журнал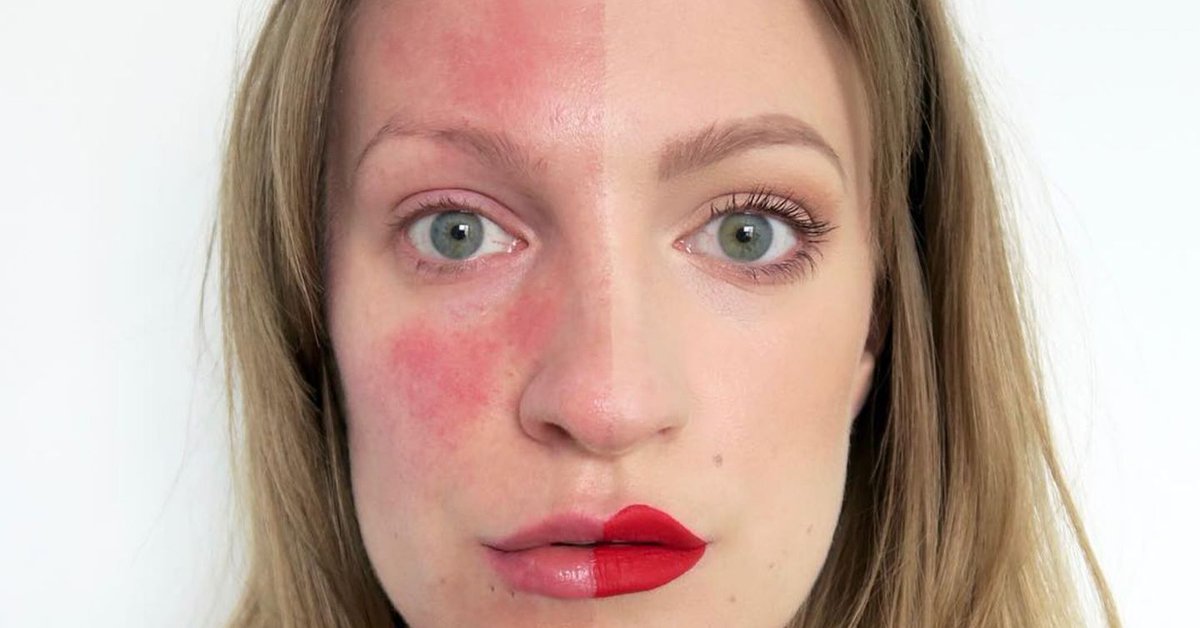 12161.Журнал
12161.Журнал