Проверь себя сам: 7 тревожных звоночков организма
Мария Морозова, заведующая легочно-терапевтическим отделением краевого противотуберкулезного диспансера №1
Фото: Светлана ВАЛИУЛИНА
Не секрет, что болезни легких входят в пятерку самых распространенных по России. Туберкулез и рак, пневмония и астма, как распознать в себе недуги и уберечься от них? Об этом рассказала Мария Морозова, заведующая легочно-терапевтическим отделением краевого противотуберкулезного диспансера №1.
Факторы риска
За без малого сорок лет практики через ее руки прошли сотни пациентов. Мария Ивановна уверена: возможность возникновения лёгочных заболеваний есть у каждого.
— В группе риска люди с ослабленным иммунитетом, — говорит доктор Морозова. – Те, кто сидит на диете, или, напротив, имеет лишний вес. Несбалансированное питание снижает иммунитет организма к инфекционным заболеваниям, в том числе к туберкулезу.
Под особым ударом, понятно, оказываются курильщики со стажем.
— Среди больных раком легкого – большинство заядлые курильщики — рассказывает врач. – Недавно пришел ко мне пациент, ему 58 лет. Он курит с 8 лет, по две пачки в день. Это по 40 сигарет! И каждая – 20-минутный спазм сосудов плюс вдыхание дыма, смолы. Как тут не возникнуть раку легких? Спазм сосудов у курильщика приводит к заболеваниям: тромбофлебитам, эндартериитам, формированию тромбозов, и как следствие возможно развитие гангрены.
Остановить и обезвредить
Как же защитить себя от «болячек»? Раз и навсегда отказаться от вредных привычек. И, разумеется, быть настороже. Если внимательно следить за собой, можно вовремя заметить и остановить болезнь, советуют медики.
Вот основные симптомы, которые требуют срочного визита к доктору.
1. Повышение температуры.
Если по вечерам у вас длительно необоснованно повышается температура (до 37-37,3 градусов), бейте тревогу. И неважно, что она переносится довольно легко, человека не «ломает», как при ОРЗ. Ничем не мотивированное повышение температуры может быть признаком туберкулеза. Особенно вкупе с двумя следующими симптомами.
Ничем не мотивированное повышение температуры может быть признаком туберкулеза. Особенно вкупе с двумя следующими симптомами.
2. Хроническая усталость.
Раньше бегала по дому, как «электровеник»: успевала полы помыть, борщ сварить, мужу поулыбаться, а сейчас – ни-ни! Пришла с работы, легла у телевизора, и делать ничего не хочется. Имейте в виду: быстрая утомляемость и снижение работоспособности часто говорит о начале легочного заболевания. Недомогаете и не можете оторваться от дивана? Марш к врачу!
3. Потливость по ночам.
Потливость по ночам — верный спутник многих недугов. Конечно, если она не вызвана слишком теплым одеялом или неправильным ужином (что содержит острые приправы, шоколад, кофе, газировку). Итак, такой симптом может указать на туберкулез легких. Если же у вас ночная потливость, хроническая усталость и повышенная температура, не откладывая, записывайтесь на флюорографию. Вам необходимо исключить туберкулез.
4. Одышка.
Еще год назад взбегали на третий этаж без проблем, а теперь задыхаетесь? Останавливаетесь через каждые десять ступенек, чтобы перевести дух? У вас одышка — симптом, сопутствующий многим болезням. Чаще всего он характерен для легочных «болячек» — бронхиальной астмы, пневмонии, бронхита, хронической обструктивной болезни легких (ХОБЛ) и других редких недугов.
5. Кровохарканье.
Если вы заметите у себя кровохарканье (прожилки крови или кровь в мокроте), немедленно к врачу! Это грозный симптом, который возникает при туберкулезе и опухолях легкого, а также при ряде других болезнях сердца и сосудов. При возникновении кровохарканья больному нужно вызвать «скорую».
6. Приступы удушья.
Время от времени ощущаете нехватку воздуха? Повторяющиеся приступы удушья (с затруднением выдоха) зачастую свидетельствуют об астме. Правда, не у каждого они бывают тяжелыми – болезнь у всех проявляется по-разному. Значит, есть смысл обратить внимание, не сопровождается ли удушье другими характерными симптомами – свистящими хрипами, кашлем с трудно отходящей мокротой и одышкой. Нашли у себя признаки астмы? Вперед к аллергологу – он проведет необходимые исследования. А вот флюорографией астму не выявить!
Нашли у себя признаки астмы? Вперед к аллергологу – он проведет необходимые исследования. А вот флюорографией астму не выявить!
7. Боль в груди.
Если вы чувствуете боль в груди, связанную с дыханием, это может свидетельствовать о заболевании легких. В первую очередь о плеврите или плевропневмонии.
Кроме того, при таком заболевании обычно бывает высокая температура (от 37 до 39,5), одышка и озноб, кашель с выделением мокроты. Иногда при отхаркивании можно заметить прожилки крови. Также больные пневмонией часто жалуются на слабость и недомогание, боль и першение в горле, нарушение сна и аппетита.
У вас нечто подобное? Бегите на рентген. Если вовремя прийти к врачу, можно избежать тяжелых последствий.
ВАЖНО:
— Учтите, по одному симптому поставить диагноз невозможно! — предупреждает Мария Морозова, заведующая легочно-терапевтическим отделением Красноярского краевого противотуберкулезного диспансера №1. — Некоторые заболевания протекают вообще бессимптомно. Поэтому каждый год все должны проходить флюорографию. Некоторым категориям граждан обследоваться необходимо дважды в год. Среди пациентов с запущенными формами рака легкого, распространенными формами туберкулеза чаще всего встречаются лица, не посещавшие врача и не обследованные флюорографически от 2-х до 5-ти и более лет. Значит, важно не запускать себя, регулярно обследоваться. И, разумеется, не заниматься самолечением!
ПОМОЩЬ ОНКОЛОГИЧЕСКИМ БОЛЬНЫМ ПРИ КРОВОХАРКАНЬИ
Кровохарканье – выделение крови с мокротой от единичных прожилок до 100 мл. в сутки. Большая кровопотеря соответствует легочному кровотечению. При попадании значительного количества крови в альвеолы нарушается нормальный газообмен. При наличии в мокроте только прожилок крови нарушения газообмена не отмечается.
Кровь выделяется в просвет дыхательных путей при разрыве легочного сосуда и в результате пропотевания форменных элементов крови через неповрежденную стенку сосуда.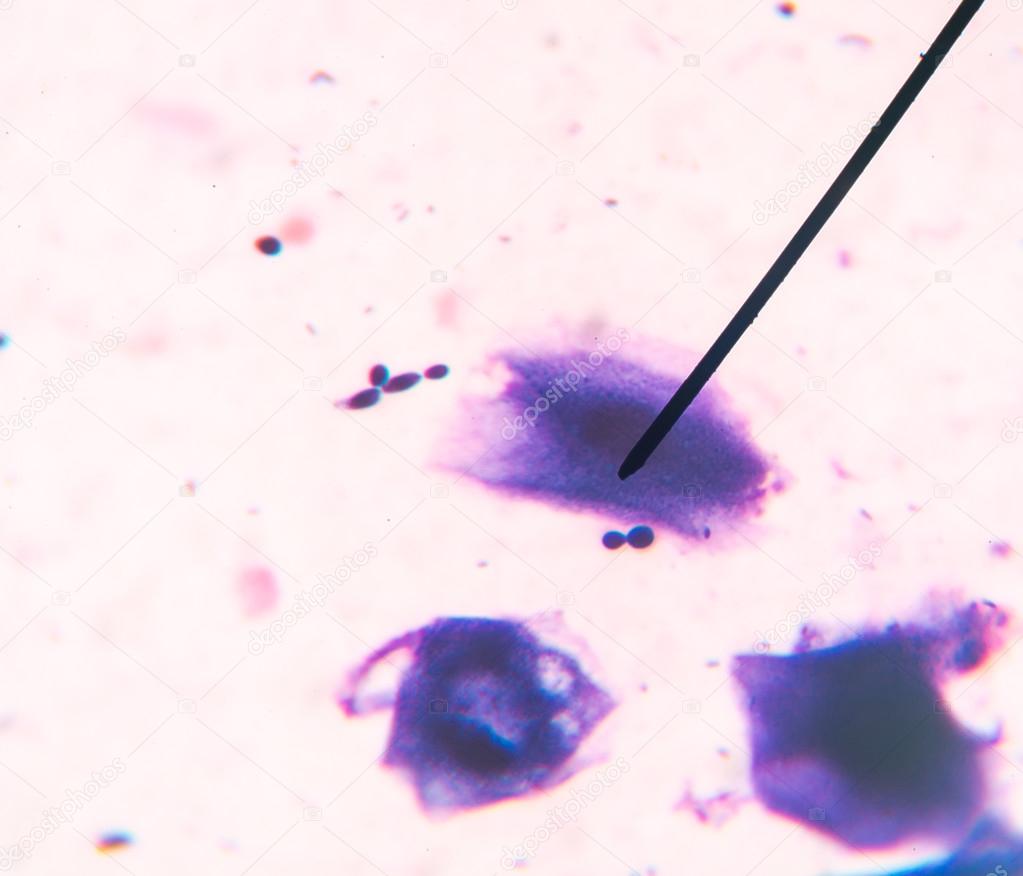 Выделение крови с мокротой может наблюдаться не только при раке, но и при болезнях сердца (митральный стеноз, левожелудочковая недостаточность), при инфаркте легкого, некоторых инфекциях, обширной пневмонии, гриппе, болезнях крови, гипертоническом кризе и т.д. Однако при раке легкого или метастазах разрушение стенки сосуда опухолью и плотная опухолевая ткань не позволяют сосуду спадаться, из-за чего кровотечение бывает продолжительным. При повреждении мелкого сосуда образуется тромб; чем больше диаметр (порядок) сосуда, тем вероятность самостоятельной остановки кровотечения меньше. На скорость образования и качество тромба оказывают воздействие разжижающие кровь препараты, в частности, антиагреганты (аспирин), тромболитики и гепарины.
Выделение крови с мокротой может наблюдаться не только при раке, но и при болезнях сердца (митральный стеноз, левожелудочковая недостаточность), при инфаркте легкого, некоторых инфекциях, обширной пневмонии, гриппе, болезнях крови, гипертоническом кризе и т.д. Однако при раке легкого или метастазах разрушение стенки сосуда опухолью и плотная опухолевая ткань не позволяют сосуду спадаться, из-за чего кровотечение бывает продолжительным. При повреждении мелкого сосуда образуется тромб; чем больше диаметр (порядок) сосуда, тем вероятность самостоятельной остановки кровотечения меньше. На скорость образования и качество тромба оказывают воздействие разжижающие кровь препараты, в частности, антиагреганты (аспирин), тромболитики и гепарины.
Алая кровь при кровохарканье – это свежая кровь. «Ржавой» она бывает из-за распада кровяных пластинок – при нахождении крови в дыхательных путях более 3 дней. «Ржавая» мокрота, как правило, выделяется либо в виде прожилок, либо диффузно окрашенной, но обычно она не слишком обильна. Это свидетельство очень небольшого давнего кровотечения. При обильном выделении коричневой или черной крови следует предположить желудочное кровотечение.
Кровохарканье – грозный симптом неблагополучия, поэтому при первых его проявлениях необходимо как можно быстрее обратиться к врачу-онкологу. При обильном кровохарканьи необходимо не только поддержать газообмен, но и предотвратить аспирацию крови в здоровых участках бронхиального дерева и, конечно, устранить источник кровотечения. При разрыве крупного сосуда назначения только кровоостанавливающих препаратов бывает недостаточно.
Микроскопическое исследование нативного и окрашенного препарата мокроты (общеклиническое исследование)
Повышенное выделение мокроты наблюдается при:
-отеке легких;
-абцессе легких;
-бронхоэктатической болезни.
Пониженное выделение мокроты наблюдается при:
— остром бронхите;
— пневмонии;
— застойных явлениях в легких;
— приступе бронхиальной астме
( в начале приступа)
Цвет:
1. Зеленоватый.
Зеленоватый.
Наблюдается при :
-абцессе легких;
— бронхоэктатической болезни;
— гайморите;
— посттуберкулезных нарушениях.
2.Различного оттенка красного.
— туберкулезе;
— раке легкого;
— отеке легких;
— сердечной астме.
3.Ржавый.
Наблюдается при:
— очаговой, крупозной и гриппозной пневмонии;
— туберкулезе легких;
— отеке легких;
— застойных явлениях в легких.
Иногда на цвет мокроты влияет прием некоторых лекарственных препаратов.
4.При аллергии мокрота может быть ярко-оранжевого цвета.
5.Желто-зеленый или грязно- зеленый
Наблюдается при различной патологии легких в сочетании с желтухой.
6.Черноватый или сероватый
Наблюдается у курящих людей ( примесь угольной пыли)
Характер и консистенция:
1.Густая слизистая.
Наблюдается при: -остром и хроническом бронхите;
— астматическом бронхите;
— трахеите.
2.Слизисто — гнойная
Наблюдается при:
— абсцессе легкого; — гангрене легкого;
— гнойном бронхите;
— стафилокковой пневмонии;
— актиномикозе легких;
— ганрене легких.
3.Серозная и серозно гнойная.
Наблюдается при:
— абсцессе легкого.
4.Кровянистая.
Наблюдается при:
— раке легкого;
— травме легкого;
— инфаркте легкого;
— сифилисе ;
— актиномикозе.
Примесь в мокроте.
— Мокрота с примесью крови- может наблюдаться при туберкулезе, раке легкого, системных заболеваниях соединительной ткани и т.д. Прожилки крови могут появляться в мокроте при тяжелом надсадном кашле ( трахеит, коклюш), когда при кашлевых движениях травмируется слизистая дыхательных путей;
— с примесью сгустка крови и отрывки ткани-рак легкого;
— белесоватые творожистые массы-туберкулез;
— серо-желтые песчинки -актиномикоз, черные — пневмокониоз;
— пленки — прорыв эхинококковой кисты.
Запах.
Гнилостный запах наблюдается при:
— гангрена легкого;
— гнилостный бронхит;
— броноэктатическая болезнь; — легкого, осложнившемся некрозом.
Клетки.
1.Альвеолярные макрофаги.
Наблюдаются при хронических патологических процессах в бронхолегочной системы.
2.Цилиндрический эпителий.
Наблюдается в мокроте при:
-бронхите;
— бронхиальной астме;
-трахеите;
— онкологических болезнях.
3.Плосикй эпителий.
-плоский эпителий попадает в мокроту из полости рта и не имеет диагностического значения. Наличие в мокроте более 25 клеток плоского эпителия указывает на то, что данный образец мокроты загрязнен отделяемым из ротовой полости.
4.Эритроциты.
— Эритроциты появляются в мокроте при разрушении ткани легкого,
-пневмонии,
-застои в малом круге кровообращения, -инфаркте легкого.
5.Лейкоциты.
— обнаружение в мокроте нейтрофильных лейкоцитов- более25 клеток в поле зрения- свидетельствует о инфекционном воспалении.
-Если определяется большое количество эозинофилов (боллее 50-90%), предполагают аллергический характер болезни или глистную инвазию.
— большое количество лимфоцитов в мокроте наблюдается при коклюше, туберкулезе легких.
Кристаллы Шарко-Лейдена
Наличие кристаллов Шарко — Лейдена в мокроте-продуктов распада эозинофилов-наблюдаются при:
— аллергии
— бронхиальной астме
-эозинофильных инфильтратах в легких;
— заражении легочной двуусткой.
Спирали Куршмана.
Наличие спиралей Куршмана в мокроте наблюдается при:
-бронхиальной астме;
— бронхите;
— опухоли легкого.
Волокна.
1.Эластические волокна.
Наличие эластических волокон в мокроте наблюдается при:
— распаде ткани легкого;
— туберкулезе;
— абсцессе легкого;
— эхинококкозе;
— раке легкого
2.Коралловидные волокна .
Коралловидные волокна наблюдается в мокроте при кавернозном туберкулезе.
3.Обызвествленные волокна.
Наблюдается при туберкулезе лекгких артритах.
Кровохарканье: диагностические аспекты | Интернет-издание «Новости медицины и фармации»
Статья опубликована на с.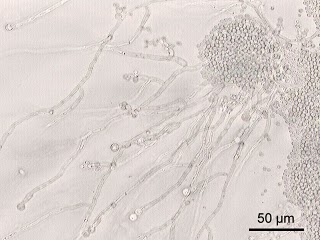
Как известно, кровохарканье (гемоптоэ, гемофтиз) — симптом бронхолегочного заболевания, заключающийся в выделении мокроты с большей или меньшей примесью крови. Исходя из определения, все случаи выделения крови при кашле, будь то прожилки крови или массивное кровотечение из дыхательных путей, могут быть отнесены к кровохарканью.
Кровохарканье (К), вне всякого сомнения, является распространенным симптомом при заболеваниях легких и сердца, требующим тщательного изучения, так как он может впервые привлечь внимание врача к многообразной патологии, в основе которой возможно обнаружение рака легкого или туберкулеза. К — симптом, который почти всегда приводит больного к врачу и является ведущей жалобой приблизительно у 15 % больных, наблюдаемых в отделениях торакальной хирургии.
Но это только внешняя и довольно неполная сторона статистических данных, так как частота регистрации К тесно зависит от того, в каком отделении проводился сбор информации и по каким признакам судят о наличии К (большое количество крови или же ее прожилки в мокроте). Если учитывать оба признака, то наиболее часто К регистрируется при хронических бронхитах (ХБ) и бронхоэктазах (БЭ) (60–70 %). В хирургических отделениях, где чаще встречаются обширные поражения легких и заболевания, требующие оперативного вмешательства, причинами К являются бронхокарцинома (20 %), сегментарные или лобарные БЭ (30 %). Во фтизиатрических клиниках наиболее частой причиной К, естественно, является туберкулез (2–40 % случаев). В сообщениях о К, в которые включены как терапевтические, так и хирургические больные, диапазон очень широк: бронхокарцинома (20 %), БЭ (30 %), бронхит (15 %), другие воспалительные заболевания, включая туберкулез (10–20 %), а также заболевания сосудистого, травматического и геморрагического генеза (10 %). Тем не менее даже при самом тщательном обследовании в 5–15 % случаев массивного К его точную причину установить не удается.
Несмотря на значительную настороженность врачей при обнаружении К, клинический опыт учит тому, что не только этиология и патогенез, но и сам факт К требует к себе критического отношения и подтверждения. В связи с этим большой ошибкой является связывание периодически возникающего К лишь с какимто одним ранее установленным диагнозом, например ХБ или БЭ. Поэтому диагностически правильнее относиться к каждому эпизоду К как к новому.
Прежде чем приступить к выяснению причины К, чрезвычайно важно убедиться, что кровь действительно поступает из трахеобронхиального дерева, а не из носоглотки или желудочнокишечного тракта. Профессиональная судьба не избавит врача от подобного дифференциального испытания, так как за К принимаются плевки слюной, смешанной с кровью, наблюдаемые при гингивитах и задних носовых кровотечениях, реже — при фарингитах и тонзиллитах. Такого рода ложные К могут иметь большое сходство с истинными. Однако К из верхних дыхательных путей (ДП) чаще всего наблюдаются по утрам; они необильны (несколько плевков), но зато упорны. На основании подобных соображений невозможно представить себе К без кашлевых толчков, отхаркивания и сплевывания. Если в анамнезе нет указаний на три упомянутых последовательных акта, мы должны искать другие источники К и, так или иначе, обследовать полость рта, носа, носоглотки, желудочнокишечный тракт; провести компьютерную томографию органов грудной клетки (КТ ОГК), бронхоскопию и оценить систему свертывания крови.
Например, дифференцировать кровавую рвоту и К иногда чрезвычайно трудно именно в тех случаях, когда кровь внезапно поступает из пищевода в глотку, стимулируя кашель, при котором выделяется кровь, как правило, яркокрасная и пенистая. Кровь из желудка, поступающая с рвотными массами, очень редко носит пенистый характер и за счет действия соляной кислоты желудка имеет темнокрасный или черный цвет, что напоминает также красную анилиновую краску.
Истинные К никогда не бывают во сне, когда погашен кашлевой рефлекс. В связи с этим необходимо помнить, что даже при массивных кровотечениях извержение крови наружу без отхаркивания невозможно. В противном случае, т.е. при отсутствии кашля, кровь, быстро стекающая книзу, должна была бы заполнить нижние отделы легкого, подняться до бифуркации трахеи, заполнить главные бронхи и привести к смерти от удушения (асфиксии) собственной кровью (суфокация). Это не просто теоретические соображения. Секционные исследования погибших от легочных кровотечений (ЛК) еще не установили ни одного случая смерти от вторичной анемии вследствие кровопотери.
Оценивая скорость кровотечения, врач обязан определить, какое К (массивное или немассивное) имеется у больного, так как диагностический и лечебный подход к этим двум группам больных различен. Лечебная тактика при массивном К заключается в поддержании проходимости ДП, установлении места кровотечения, выяснении, может ли больной перенести хирургическую операцию, ангиографию с селективной эмболизацией бронхиальной артерии. У таких больных установление нозологического диагноза является вторичной задачей по отношению к идентификации пораженного легкого и проведению хирургического вмешательства. К группе высокого риска относятся больные с острым, массивным кровотечением, которые откашливают 600 мл и более крови за сутки. Летальность при массивном К составляет от 50 до 100 %. Хирургическое лечение в этой группе больных, заключающееся в резекции кровоточащего участка легкого, снижает летальность до 17–23 %.
У таких больных установление нозологического диагноза является вторичной задачей по отношению к идентификации пораженного легкого и проведению хирургического вмешательства. К группе высокого риска относятся больные с острым, массивным кровотечением, которые откашливают 600 мл и более крови за сутки. Летальность при массивном К составляет от 50 до 100 %. Хирургическое лечение в этой группе больных, заключающееся в резекции кровоточащего участка легкого, снижает летальность до 17–23 %.
Остановимся, однако, на том типе К, которое может произойти без нарушения целостности стенки кровеносного сосуда, что мы расцениваем как одно из проявлений воспалительного процесса или же феномена застойного происхождения. В этих условиях больному не угрожает опасная для жизни кровопотеря, но на примесь крови в мокроте мы должны смотреть как на симптом, требующий соответствующего обсуждения. Так, в противоположность больным с массивным К, у данного контингента основной целью обследования является установление нозологического диагноза. Но до тех пор, пока диагноз точно не установлен, у больных с немассивным К не следует предпринимать попыток лечения. Вообще консервативное ведение больных с К без установленного диагноза не является лечением. В связи с этим задачами врача должны быть оценка состояния больного, выбор методов обследования, диагностика заболевания и текущей фазы процесса, учета возраста и пола пациента, что в целом и определяет выбор терапии. Возраст и пол являются важными диагностическими параметрами, так как БЭ и митральный стеноз чаще вызывают К у больных в возрасте до 40 лет. У курящего мужчины старше 40 лет при потере массы тела и анорексии наиболее вероятен бронхогенный рак. Рецидивирующее К у молодой женщины без какихлибо других симптомов наводит на мысль об аденоме бронха. Иногда при микроскопическом исследовании мокроты наряду с эритроцитами, отдельными лейкоцитами и плоским эпителием обнаруживается бактериальная флора полости рта, особенно лептотрикс.
Не вызывает никакого сомнения, что К наблюдается при пневмониях, в том числе пневмококковых, хотя мокрота в этих случаях часто бывает темнокоричневой, а К необильно. При долевом поражении К встречается у 38,3 % больных. Первоначально оно возникает в виде прожилок в мокроте, а затем на 2–3й день при развитии красного опеченения мокрота принимает красноватобурый («ржавый») цвет. Типичная картина в настоящее время встречается редко, так как различия между очаговой и крупозной пневмонией стали менее выраженными, особенно в случаях раннего применения антибиотиков.
При долевом поражении К встречается у 38,3 % больных. Первоначально оно возникает в виде прожилок в мокроте, а затем на 2–3й день при развитии красного опеченения мокрота принимает красноватобурый («ржавый») цвет. Типичная картина в настоящее время встречается редко, так как различия между очаговой и крупозной пневмонией стали менее выраженными, особенно в случаях раннего применения антибиотиков.
Среди бактериальных пневмоний К сравнительно часто встречается при пневмониях, вызванных Pseudomonas или клебсиеллой. Заболеваемость клебсиеллапневмонией (мокрота типа «смородинового желе») в последние годы, как и в отдаленном прошлом, не превышает 1–2 %. Мокрота у таких больных обильная, слизистокровянистая, нередко с примесью гноя, бурокоричневого цвета, с крайне неприятным запахом. Течение заболевания преимущественно тяжелое, с частым абсцедированием, что является дополнительным источником К. Отличить ее от пневмоний другой этиологии можно при обнаружении в мокроте возбудителя. Довольно часто К встречаются при стафилококковых пневмониях ввиду их склонности образовывать деструкции. Характерно то, что стафилококковая пневмоническая инфильтрация быстро, за 1–4 дня, подвергается распаду. И если образовавшиеся абсцессы бывают источником К и даже кровотечений, то их характерной особенностью является быстрая изменчивость форм и размеров и они реже становятся причиной К.
Из вирусных и вируснобактериальных пневмоний причиной К наиболее часто является гриппозная пневмония. При гриппе К встречается как при осложненном, так и при не осложненном пневмонией течении заболевания, что наблюдается примерно одинаково часто — в 5–6 % случаев. Примесь крови в мокроте встречается у 15–23,9 % больных гриппозной пневмонией вследствие инфекционнотоксического поражения сосудистой стенки капилляров. Решающим в распознавании этиологии данного рода пневмонии является наличие эпидемии гриппа, выявление в смывах носа специфического свечения в клетках, меченных флуоресцеинизотиоцианатом, антител вируса гриппа.
Примесь крови изредка обнаруживается в слизистогнойной мокроте при микоплазменной и орнитозной пневмониях (10 %). При последней рентгенологически обнаруживают сетчатый рисунок, уплотнение корней, увеличение лимфатических узлов; в дальнейшем — очаги затемнения, чаще в нижних и средних отделах легких. У одних больных инфильтраты мелкие, диаметром 2–3 мм. У других они нежные, облаковидные, большие. Диагноз орнитозной пневмонии ставится на основании данных о контакте с птицами, кожной аллергической пробы. В конце 2–3й недели болезни можно использовать реакцию связывания комплемента с орнитозными антигенами.
Сравнительно часто (до 8 % случаев) К встречаются при бруцеллезной пневмонии вследствие увеличения сосудистой проницаемости, тромбоза мельчайших сосудов легких. В связи с тем, что иногда бруцеллез своим течением напоминает туберкулез, необходимо дифференцировать эти заболевания. Часто это возможно только при положительных реакциях Райта и Бюрне, характерных для бруцеллеза. Причиной обильных К является пневмония при туляремии, при которой развившийся некроз легочной ткани обусловливает образование абсцессов. Кроме абсцессов могут развиваться БЭ, которые приводят к К и ЛК. Легочная форма сибирской язвы характеризуется крайне тяжелым течением и отделением крови с мокротой. При легочной форме чумы с первых же дней заболевания появляется обильная кровавая мокрота. Описаны К при менингококковой пневмонии, осложнившей менингококковый сепсис.
При аспирационных пневмониях, сопровождающихся деструкцией легочной ткани или попаданием растительного (или минерального) масла, возможно развитие масляной пневмонии и появление профузного легочного кровотечения. Однако не меньшее значение имеет развитие аспирационной пневмонии и ателектазов как осложнений легочного кровотечения, что требует исключения гипердиагностики. А именно: хрипы, возникшие в связи с аспирацией крови и мокроты, принимают за пневмонию. Аспирационная пневмония в отличие от аспирации крови развивается через 2–3 дня на стороне поражения в нижних, медиальнодорзальных частях и характеризуется медленным обратным развитием. Ателектаз, обусловленный аспирацией крови, наблюдается к концу 1х суток или на 2е сутки после кровотечения. Развивающиеся после К небольшие летучие инфильтраты, повидимому, представляют собой ателектазы, возникающие после закупорки мелких бронхов. Совсем иной характер носит аспирационная пневмония, вызванная попаданием в ДП углеводородов, чаще всего бензина. Характерен мучительный, приступообразный кашель, сочетающийся с дальнейшим отделением мокроты ржавого цвета. То же бывает при повреждении слизистых ДП при вдыхании токсических паров или дыма или после аспирации желудочного содержимого. Иногда, вне всякой связи с аспирацией, упорный приступообразный кашель приводит к разрыву слизистой, также сопровождающемуся К.
Ателектаз, обусловленный аспирацией крови, наблюдается к концу 1х суток или на 2е сутки после кровотечения. Развивающиеся после К небольшие летучие инфильтраты, повидимому, представляют собой ателектазы, возникающие после закупорки мелких бронхов. Совсем иной характер носит аспирационная пневмония, вызванная попаданием в ДП углеводородов, чаще всего бензина. Характерен мучительный, приступообразный кашель, сочетающийся с дальнейшим отделением мокроты ржавого цвета. То же бывает при повреждении слизистых ДП при вдыхании токсических паров или дыма или после аспирации желудочного содержимого. Иногда, вне всякой связи с аспирацией, упорный приступообразный кашель приводит к разрыву слизистой, также сопровождающемуся К.
К изредка встречается при эозинофильных легочных инфильтратах. Характерный признак инфильтрата — исчезновение через короткое время без лечения («летучесть»). Клиническая картина протекает остро под маской острого респираторного заболевания и зачастую остается нераспознанной. Физикальные данные скудны, температура иногда нормальная или субфебрильная. Установлению диагноза способствует появление мокроты яркожелтого цвета, обусловленной распадом эозинофилов в инфильтрате, и гиперэозинофилия в течение первой недели болезни при нормальной СОЭ. Итак, этиология пневмонии в определенной мере накладывает отпечаток на ее клиническое течение, в том числе на частоту К и его характер. Поскольку К при пневмониях является нечастым симптомом, при упорных К следует искать истинную причину — рак легкого, туберкулез и др.
Среди инфекционных заболеваний важной причиной К остается туберкулез, хотя его распространенность в эру полихимиотерапии уменьшилась в 2–3 раза. В основе К чаще лежит развитие анастомозов между бронхиальными сосудами и системой легочной артерии, при этом бронхиальная кровь под высоким давлением поступает в систему легочных капилляров, которые могут разрываться. Реже источником К при туберкулезе может быть разрыв аневризмы Расмуссена в стенке каверн. К при туберкулезе не связано с активностью процесса, поскольку при наличии правильно леченной туберкулезной каверны может возникнуть массивное К. Однако К возможно и при отсутствии каверн на рентгенограмме грудной клетки. В этих случаях можно думать о том, что К при туберкулезе связано и с активностью процесса. Однако К возможны и при излеченном туберкулезе легких. В этих случаях источником К являются остаточные изменения в легких — посттуберкулезные БЭ. Считается, что К наблюдаются при всех формах туберкулеза органов дыхания, за исключением первичного туберкулезного комплекса. Но К не исключено и при этой форме в случае распада легочного очага либо перилимфатической инфильтрации при более поздней вспышке туберкулезного процесса. Бытует мнение, что формы туберкулеза, начинающиеся с К, дают лучший прогноз. Причина, конечно, не в определенной форме, а в том, что больные вследствие К своевременно обращаются к врачу. Кроме К, клиникорентгенологических данных, положительных туберкулиновых проб и их виража, в диагностике всех активных форм туберкулеза органов дыхания имеет значение повторное обнаружение в мокроте микобактерий туберкулеза. Но в кровянистой мокроте почти никогда нельзя найти микобактерии; их нужно искать в мокроте без примеси крови.
К при туберкулезе не связано с активностью процесса, поскольку при наличии правильно леченной туберкулезной каверны может возникнуть массивное К. Однако К возможно и при отсутствии каверн на рентгенограмме грудной клетки. В этих случаях можно думать о том, что К при туберкулезе связано и с активностью процесса. Однако К возможны и при излеченном туберкулезе легких. В этих случаях источником К являются остаточные изменения в легких — посттуберкулезные БЭ. Считается, что К наблюдаются при всех формах туберкулеза органов дыхания, за исключением первичного туберкулезного комплекса. Но К не исключено и при этой форме в случае распада легочного очага либо перилимфатической инфильтрации при более поздней вспышке туберкулезного процесса. Бытует мнение, что формы туберкулеза, начинающиеся с К, дают лучший прогноз. Причина, конечно, не в определенной форме, а в том, что больные вследствие К своевременно обращаются к врачу. Кроме К, клиникорентгенологических данных, положительных туберкулиновых проб и их виража, в диагностике всех активных форм туберкулеза органов дыхания имеет значение повторное обнаружение в мокроте микобактерий туберкулеза. Но в кровянистой мокроте почти никогда нельзя найти микобактерии; их нужно искать в мокроте без примеси крови.
Известно, что частые К и распад легочной ткани обусловливают значительные трудности при дифференциальной диагностике инфильтративного и кавернозного туберкулеза, стафилококковых и других непневмококковых пневмоний, рака и абсцесса легких. Так, для кавернозного туберкулеза легких характерно одностороннее поражение и наличие тонкостенной полости при отсутствии инфильтративных и фибринозных изменений в окружающей легочной ткани. Часто от полости по направлению к корню образуется воспалительная дорожка, обусловленная лимфангоитом и воспалением стенки дренирующего бронха. Симулировать туберкулезную каверну могут полости в легких, образующиеся в результате распада раковой опухоли. Диагностическое значение имеет состояние окружающей ткани.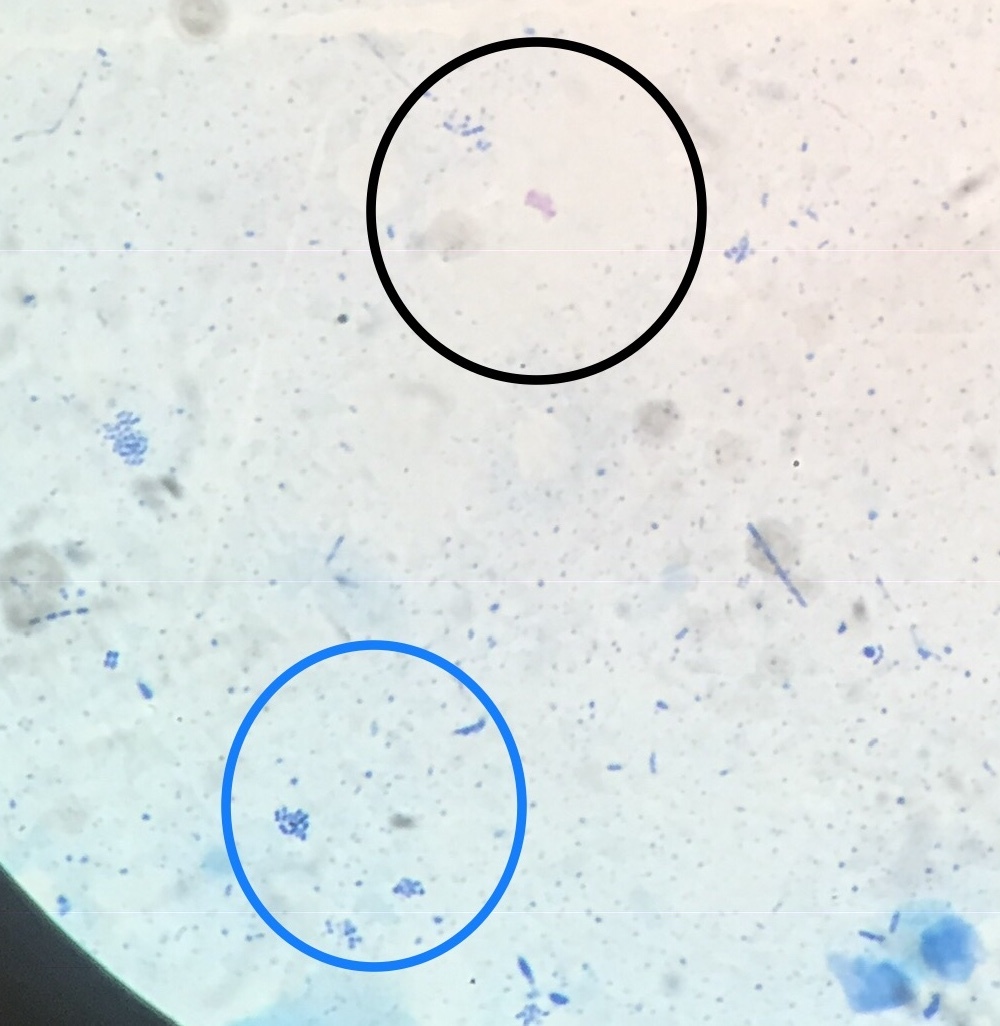 При раке легкого она неизменна, в корне легкого нередко определяются увеличенные лимфоузлы; вокруг туберкулезной каверны часто имеются очаги и фиброз.
При раке легкого она неизменна, в корне легкого нередко определяются увеличенные лимфоузлы; вокруг туберкулезной каверны часто имеются очаги и фиброз.
К полостным образованиям, напоминающим каверну, относятся кисты, расположенные в неизмененной ткани. При кистозной гипоплазии легкого имеются множественные тонкостенные полости, чаще слева, в нижней доле. Говоря о пороках развития бронхов и легких как причине К, следует упомянуть БЭ, сформированные на почве муковисцидоза. Внутридолевая секвестрация и бронхогенные кисты также могут быть ответственными за К при их инфицировании.
Иногда источником даже значительных легочных К являются эмфизематозные буллы, при условии, когда другие симптомы часто отсутствуют. Буллы имеют чрезвычайно тонкие стенки, выявляющиеся при КТ ОГК. В отличие от каверны буллы не дают выраженной замкнутой кольцевой тени. На томограммах определяются тонкие перегородки внутри буллы. Буллезные полости не содержат жидкости, часто прилегают к плевре и могут быть видны при торакоскопии.
Полостные образования при пневмомикозах (кандидамикозе) обычно множественные и возникают на фоне пневмонии и длительного лечения антибиотиками, а располагаются они в нижних и средних легочных полях. Чтобы поставить диагноз, иногда необходимо полное микологическое обследование. Вообще любая из грибковых инфекций легкого (кокцидомикоз, гистоплазмоз и др.) может вызывать К, но чаще всего его причиной является мицетома (грибковый шар). В основе этого заболевания лежит рост колоний Aspergillus fumigatus в старой туберкулезной каверне. Причиной легочного кровотечения при мицетоме может быть трение свободных грибковых масс о стенки каверны, действие протеолитических ферментов, выделяемых грибками, или местное прорастание мицелия.
К часто наблюдается при прорыве эхинококкового пузыря в легких с образованием быстро исчезающей полости. Зачастую остаточная полость длительно сохраняется, имея ригидные стенки и уровень жидкой извести. Диагностика облегчается при отхождении эхинококковой жидкости. Вообще паразитарные заболевания легких, в частности парагонимиаз, распространенные во многих географических зонах земного шара, могут быть причиной К. Так или иначе, но следует твердо запомнить, что достоверная дифференциация полостных образований в легких по чисто клиническим признакам невозможна.
Диагностика облегчается при отхождении эхинококковой жидкости. Вообще паразитарные заболевания легких, в частности парагонимиаз, распространенные во многих географических зонах земного шара, могут быть причиной К. Так или иначе, но следует твердо запомнить, что достоверная дифференциация полостных образований в легких по чисто клиническим признакам невозможна.
К при абсцессе легкого встречается у 11 % больных, при этом массивное кровотечение возникает приблизительно у 5 % и для его остановки может понадобиться резекция доли легкого. В отличие от полости абсцесса раковая полость имеет широкую неравномерную стенку, утолщенную в нижнемедиальной части и с неровными контурами внутри. Томографически и бронхографически определяется стеноз или обрыв бронха, нередко ателектаз. Сама раковая полость, обычно без уровня жидкости, расположена эксцентрично. При стенозе или непроходимости дренирующего бронха, несмотря на обильную деструкцию, К может отсутствовать, формируя «немые» для аускультации полости.
Если внимательно проанализировать симптоматику многих заболеваний, то можно убедиться, что К является важным клиническим проявлением бронхогенного рака легкого, так как встречается приблизительно в 50 % случаев на определенном этапе заболевания. К при данной патологии является сравнительно поздним симптомом, не носит профузного характера и предположительно обусловлено развитием в бронхах новых сосудов по мере роста опухоли. Причиной К в этих случаях может быть прорастание опухолью стенки бронха и целости сосудистой стенки, деструкция самой опухоли. Если деструкция опухоли изъязвляет крупный сосуд (ветвь легочной артерии), возникают терминальные, так называемые молниеносные, легочные кровотечения, которые наблюдаются редко — в 5–8 % случаев (разрыв легочной артерии с тяжелым и даже летальным легочным кровотечением возможен и при катетеризации баллонным катетером). В целом клиническое течение, осложнившееся К, зависит в первую очередь от клиникоанатомической формы рака легкого. К может быть симптомом центральной (чаще — эндобронхиального, экзофитного) и более редко — периферической локализации рака. Проявлению К предшествует кашель, так как эндобронхиально растущая опухоль является постоянным источником раздражения слизистой оболочки бронха. Десквамируясь и омертвевая, слизистая бронха ведет к местному изъязвлению, вследствие чего в мокроте появляется примесь крови — то в виде крапинок, то прожилок, то большего или меньшего количества чистой крови. Пресловутое «малиновое желе» наблюдается редко и потому не может считаться основным симптомом рака легких. Иногда у больных раком бывают «оккультные» К, диагностируемые при микроскопии мокроты. Такие скрытые К характеризуются стабильностью и являются основанием для углубленного обследования больного. Как ранний единственный симптом рака легкого К встречается всего у 1–2 % больных. Однако не менее чем у трети больных (37 %) К является первым симптомом, заставляющим обратиться к врачу. Этим, повидимому, и объясняется большая клиническая ценность этого симптома. Таким образом, прогноз при раке легкого, базирующийся только на наличии К, а не на совокупности всех клинических данных, весьма неточен.
К может быть симптомом центральной (чаще — эндобронхиального, экзофитного) и более редко — периферической локализации рака. Проявлению К предшествует кашель, так как эндобронхиально растущая опухоль является постоянным источником раздражения слизистой оболочки бронха. Десквамируясь и омертвевая, слизистая бронха ведет к местному изъязвлению, вследствие чего в мокроте появляется примесь крови — то в виде крапинок, то прожилок, то большего или меньшего количества чистой крови. Пресловутое «малиновое желе» наблюдается редко и потому не может считаться основным симптомом рака легких. Иногда у больных раком бывают «оккультные» К, диагностируемые при микроскопии мокроты. Такие скрытые К характеризуются стабильностью и являются основанием для углубленного обследования больного. Как ранний единственный симптом рака легкого К встречается всего у 1–2 % больных. Однако не менее чем у трети больных (37 %) К является первым симптомом, заставляющим обратиться к врачу. Этим, повидимому, и объясняется большая клиническая ценность этого симптома. Таким образом, прогноз при раке легкого, базирующийся только на наличии К, а не на совокупности всех клинических данных, весьма неточен.
При периферическом раке в отличие от центрального К является ранним симптомом и обычно связано с прорастанием опухолью одного из крупных соседних бронхов. К при периферической форме, наблюдаемое у 1/3–1/2 больных, характеризуется длительностью, малой интенсивностью и учащается в период распада. Рентгенологическая картина выявляет толстостенные полости с внутренними неравномерными контурами и толщиной стенок, хорошо заметными на томограммах. Полостная, или абсцедирующая, форма рака более чем в половине случаев сопровождается К, однако формирование полости при этом протекает обычно бессимптомно. При верхушечном раке Панкоста, относящегося к периферическим формам, К встречается реже, чем при опухолях другой локализации. К может быть также симптомом более редких атипичных форм рака легкого — милиарной и разветвленной.
Такие редко встречающиеся злокачественные опухоли легких, как саркома, плазмоцитома и аденоматоз (бронхиолоальвеолярный рак), также сопровождаются К. Существует две формы аденоматоза — мультициклическая и диффузная пневмониеподобная. Затянувшаяся пневмония, сопровождающаяся мучительным кашлем с выделение большого количества (до 1 литра и более) слизистоводянистой мокроты без запаха, иногда с прожилками крови, может быть признаком аденоматоза. Рентгенологически аденоматоз иногда напоминает метастазы в легкие.
При плазмоцитоме, представляющей собой узел, состоящий из плазматических клеток, окруженных капсулой, также можно обнаружить мокроту с примесью крови. Иногда К наблюдается при лимфосаркоме средостения. Диагноз устанавливается клиникорентгенологически и по положительным результатам лучевой терапии. К является частым, а в ряде случаев и единственным симптомом при остеоме трахеи. Диагноз уточняется при помощи бронхоскопии.
Особенно часто К возникает при легочных метастазах хорионэпителиомы. Распознать причину К помогает акушерскогинекологическое обследование больной и указание на недавно перенесенные роды или аборт. Однако метастазы редко осложняются К, поскольку их рост начинается с микроэмболий. Исключением из этого правила являются метастазы хориокарциномы и остеогенной саркомы.
Изза прорастания опухоли в легкое ЛК могут наблюдаться при мезотелиоме плевры. Диагностика основана на обнаружении «раковой брони», трудно проходимой для иглы при плевральной пункции, а также на наличии мезотелиальных клеток в пунктате. Рентгенологически определяется утолщение плевры как костальной, так и медиастинальной, неуклонное прогрессирование заболевания на фоне дыхательной недостаточности. При торакоскопии видны округлые множественные разрозненные и сгруппированные новообразования желеподобного вида. Поверхность плевры в местах расположения опухолей бугристая.
Хроническое, рецидивирующее К и даже профузные кровотечения вследствие значительной васкуляризации опухоли у молодой женщины без какихлибо других симптомов наводит на мысль об аденоме бронхов. Томографически выявляется полиповидное образование овальной или округлой формы с гладкой или волокнистой поверхностью, четкими контурами, имеющее широкое основание или ножку, расположенную в просвете бронхов. Изза медленного развития нарушения проходимости бронха прежде рецидивируют пневмонии сегмента или доли соответственно локализации опухоли с последующим формированием фиброза и БЭ. При перибронхиальном росте отмечаются симптомы сдавления бронха. Диагностика периферической аденомы ввиду почти полного сходства по рентгенологической картине с периферическим раком представляет большие трудности. Эта форма аденомы редко бывает источником К. При бронхоскопии эндобронхиально растущей аденомы видна округлая опухоль, выступающая в просвет бронха, с гладкими и четкими контурами, без инфильтрации близлежащей стенки бронха. Изза обильного разрастания сосудистой сети опухоль красного цвета. При малейшем прикосновении опухоль обильно кровоточит, что является, так же как и отсутствие некрозов, одним из ее важных признаков. При эндобронхиальном росте аденомы повторные К и ЛК, как ранний и постоянный симптом, встречаются гораздо чаще (80 %), чем при раке легкого. К является первым и самым важным симптомом так называемой триады аденомы — бронхостеноз и длительность течения с преобладанием признаков бронхолегочной инфекции. Несмотря на относительно доброкачественное течение, со временем она озлокачествляется и метастазирует. В связи с этим аденома подлежит радикальной резекции.
Томографически выявляется полиповидное образование овальной или округлой формы с гладкой или волокнистой поверхностью, четкими контурами, имеющее широкое основание или ножку, расположенную в просвете бронхов. Изза медленного развития нарушения проходимости бронха прежде рецидивируют пневмонии сегмента или доли соответственно локализации опухоли с последующим формированием фиброза и БЭ. При перибронхиальном росте отмечаются симптомы сдавления бронха. Диагностика периферической аденомы ввиду почти полного сходства по рентгенологической картине с периферическим раком представляет большие трудности. Эта форма аденомы редко бывает источником К. При бронхоскопии эндобронхиально растущей аденомы видна округлая опухоль, выступающая в просвет бронха, с гладкими и четкими контурами, без инфильтрации близлежащей стенки бронха. Изза обильного разрастания сосудистой сети опухоль красного цвета. При малейшем прикосновении опухоль обильно кровоточит, что является, так же как и отсутствие некрозов, одним из ее важных признаков. При эндобронхиальном росте аденомы повторные К и ЛК, как ранний и постоянный симптом, встречаются гораздо чаще (80 %), чем при раке легкого. К является первым и самым важным симптомом так называемой триады аденомы — бронхостеноз и длительность течения с преобладанием признаков бронхолегочной инфекции. Несмотря на относительно доброкачественное течение, со временем она озлокачествляется и метастазирует. В связи с этим аденома подлежит радикальной резекции.
Доброкачественные опухоли легких, включая аденому бронхов, еще чаще проявляются гемоптоэ. В легких чаще всего наблюдаются хондрогамартомы, которые, строго говоря, не являются опухолями, но в ряде случаев приобретают безграничный рост и могут малигнизироваться. Рентгенологически выявляется округлое (овальное) затемнение с четкими контурами без изменений в окружающей ткани и расположенное, как правило, под плеврой и в нижних долях легких. Диагноз уточняется при обнаружении в центральных отделах опухоли более плотных включений (кальцинаты) неправильной формы. В литературе описаны случаи, когда К, вплоть до профузного кровотечения при эрозии сосуда, было первым симптомом хондрогамартомы.
В литературе описаны случаи, когда К, вплоть до профузного кровотечения при эрозии сосуда, было первым симптомом хондрогамартомы.
В отличие от довольно редко встречающихся доброкачественных опухолей мезенхимного происхождения (хондромы, папилломы, плазмоцитомы, гемангиомы, фибромы и пр.) и мышечной ткани (имеющих связь с бронхами), которые при определенных патоморфологических и клинических условиях вызывают К, относительно часто встречаются кисты легких и бронхов. Последние не относятся к истинным опухолям, так как представляют собой пороки развития или ретенционные кисты. Они описываются совместно с доброкачественными опухолями и должны учитываться при дифференциальной диагностике рентгенологического синдрома — шаровидное образование легкого. К шаровидным образованиям легкого онтогенетического происхождения относятся бронхолегочные опухоли в виде тератом или наиболее часто встречающиеся их формы — дермоидные кисты. Прожилки крови при наличии дермоидных кист появляются при быстром спонтанном росте опухоли, ее инфицировании или озлокачествлении. При расположении дермоидной кисты возле крупных сосудов происходит их истончение и узурация. Прорыв кисты в бронх сопровождается отхождением не только крови, но и волос, капель жира, кристаллов холестерина и ороговевшего эпителия. В редких случаях К возникает при бронхогенных, гастроэнтерогенных и других кистах. Гемангиомы (сосудистая гамартома, артериовенозные аневризмы и др.), строго говоря, являются аномалией развития, а не доброкачественной опухолью. Эта патология в основном заключается в сохранении коротких капиллярных анастомозов плода между артериальной и венозной частями легочного кровообращения. Кровь направляется по этим анастомозам, которые в связи с этим постепенно расширяются. В 50–60 % случаев гемангиомы сочетаются с врожденными телеангиоэктазиями, которые можно обнаружить в различных местах тела больного. Считается, что носовые кровотечения при этом заболевании более часты, чем легочные.
Выявление системных артериовенозных соединений или шума над легочными полями не позволяет исключить синдром Ослера — Рандю — Вебера. Диагностировать артериовенозную фистулу позволяет ангиография легких.
К вплоть до легочного кровотечения со смертельным исходом может быть следствием просачивания крови при разрыве аневризмы легочных сосудов. Обычно К является поздним симптомом и связано с физическим напряжением и кашлем, хотя иногда возникает беспричинно. Наиболее достоверным методом диагностики является ангиопульмонография (КТ с контрастированием). Лечение хирургическое. Обычно удается выделить расширенные сосуды из легкого, не жертвуя легочной тканью. Изредка может понадобиться сегментарная резекция.
Легочные К, рецидивирующие в менструальный период, могут быть проявлением эндометриоза легких. Это крайне редкое заболевание, при котором отмечается опухолевидное разрастание ткани эндометрия в легких. Заболевание, помимо К, характеризуется кашлем, болями в груди, одышкой, плевритом, наличием обрывков желез эндометрия в мокроте. Рентгенологически в период месячных выявляются пневмониеподобные затемнения. В то же время в менструальном периоде изредка возникает К неясного происхождения.
Для легких характерны определенные стереотипные реакции. Это стирает грани нозологических форм, что затрудняет их дифференциацию. И действительно, стереотипная реакция легочной ткани в виде развития легочного фиброза характерна для коллагенозов, некоторых видов «сотового» легкого, неспецифических заболеваний легких, идиопатического легочного фиброзироза (ИЛФ), которые могут сопровождаться упорными К. На ранних стадиях рентгенограмма при ИЛФ может быть нормальной, несмотря на наличие одышки; при подостром типе изменения напоминают бронхопневмонию с распространенными очаговыми тенями в нижних отделах. На поздних стадиях можно видеть картину, сходную с «сотовым» легким. Подобные патологоанатомические изменения обусловливают появление К как диапедезного, так и деструктивного генеза.
К редким заболеваниям, характеризующимся рецидивирующими кровоизлияниями в легочную ткань, К и вторичной железодефицитной анемией, относится идиопатический легочный гемосидероз. Интенсивность и продолжительность легочных кровотечений определяют течение болезни. Постоянные небольшие внутрилегочные кровоизлияния приводят к хроническому сухому кашлю. После продолжительного кашля отходят большие плевки крови. Рентгенологически и при КТ ОГК — одно или двусторонние инфильтративные изменения типа пневмонических. В дальнейшем развивается пневмосклероз, появляются одышка и цианоз. Иногда заболевание протекает остро и в большинстве случаев возникает в детском возрасте, но может развиться и у взрослых. Гемосидероз часто приводит к смерти, хотя, повидимому, может наступить и полное выздоровление. В некоторых случаях подобная клиническая картина сочетается с острым или хроническим нефритом (синдром Гудпасчера), хотя данные об их взаимосвязи противоречивы. Причиной К при синдроме Гудпасчера являются разрушения базальной мембраны капилляров альвеол антимембранными антителами.
Кроме синдрома Гудпасчера К характерно и для другого аутоиммунного нарушения — гранулематоза Вегенера, который характеризуется развитием некротических гранулем в верхних ДП и легких, некротического васкулита, поражающего артерии и вены мелкосреднего калибра, и гломерулонефрита с некрозом и тромбозом петель клубочков. Болезнь развивается медленно, может тянуться несколько лет. Начинается она, как правило, с гнойного насморка, болей в области околоносовых пазух. В редких случаях наблюдается язвенный стоматит или гнойный отит, который переходит в некротический и распространяется на кости и хрящи, приводя к деформациям лица. Прогрессирование заболевания обусловливает вовлечение в процесс трахеи, крупных бронхов и несколько позднее — легочной ткани. Клинически определяются повышение температуры тела, приступы кашля, удушья и К. Рентгенологически выявляют пеструю картину: усиление легочного рисунка, мелкоочаговые тени неправильной формы, нечетко очерченные фокусы уплотнения легочной ткани, порой округлые, с полостями распада. К встречается и при других системных (аутоиммуных) заболеваниях: остром волчаночном пневмоните, саркоидозе, узелковом периартериите, синдромах Бехчета и Чарга — Стросса, гистиоцитозе Х, болезни Реклингаузена и др. При указанных заболеваниях К (правда, редко) может быть проявлением некротизирующих инфильтратов (гранулем) и деструктивных поражений в сосудистой стенке. Итак, К, являясь осложнением многих заболеваний (более 60), сближает их по клиническому течению, несмотря на различия в патогенетическом отношении.
К очень редким причинам возникновения К относится образование камня в паренхиме легкого — эндоальвеолярный микролитиаз легких, характеризующийся накоплением в альвеолах мукопротеинов, а в дальнейшем — отложением кальция. Течение вялое. Клиническая картина напоминает ХБ, иногда — диссеминированный туберкулез легких. Симптом К появляется в поздней стадии заболевания в связи с развитием гипертензии в малом круге кровообращения.
Как известно, характерной патогенетической чертой упорных К и даже профузных ЛК может быть бронхолитиаз (наличие мелких камней в бронхах). Обычно камни образуются в результате попадания петрифицированных частиц лимфоузла при прорыве его в бронх. Наиболее часто источником К является бронх средней доли. При этом может откашливаться кровь, смешанная с крошками вещества белого цвета, то есть фрагментами извести. В этих случаях К связаны с постоянным травмированием стенки бронха острыми краями камешка, развитием пролежней, воспалительных изменений в слизистой оболочке, грануляционной ткани и пр. Клиника бронхолитиаза разнообразна. Камень обнаруживается бронхологически и томографически.
Причиной К могут быть и пищеводнобронхиальные свищи различного происхождения. Заподозрить свищи можно в случаях возникновения кашля во время еды с откашливанием частиц съеденной пищи. Для диагностики свищей применяются эзофагоскопия и рентгенологическое исследование пищевода. При этом контрастное вещество может попадать в бронхи. Также К возникает при наличии раневого канала с воспалительными изменениями вокруг него. Нередко изменения в легких затушевываются симптомами, свойственными более грозным осложнениям ранений легкого, — гемотораксу и пневмотораксу. Тем не менее источник К удается определить без труда.
Посттравматические кровоизлияния в легкие с развитием пневмонии, которая является источником К и фиброза легочной ткани, характерны также при поражении взрывной волной. Иногда К возникают в III стадии острой лучевой болезни, так как их патогенез связан с развитием тяжелого геморрагического диатеза, обусловленного в первую очередь нарастающей тромбоцитопенией. К может быть и осложнением лучевой терапии в связи с раком легкого.
На терапевтическом небосклоне К часто осложняют заболевания сердечнососудистой системы, и в первую очередь инфаркты легких (ИЛ), наблюдающиеся при флеботромбозах, особенно таза и нижних конечностей, а также стенозе левого avотверстия. В типичных случаях эмболия легочной артерии с ИЛ начинается с приступа удушья, за которым следует К, возникающее в 36–50 % случаев, а источник эмболии клинически определяется только в 25–45 %. Вслед за К возможны боли в боку, напоминающие плеврит, и лихорадка. В отличие от К при ИЛ при митральном стенозе К не сопровождается повышением температуры, физикальными явлениями в легких и ухудшением общего состояния. От К при отеке легких — классического осложнения митрального стеноза — ИЛ отличается отсутствием тяжелой одышки в момент появления К и пенистой мокротой. При больших ИЛ мокрота иногда бывает окрашена 8–10 дней, но чаще уже на 3–4й день микроскопически не удается обнаружить эритроциты. Появление мелкопузырчатых хрипов указывает на развитие периинфарктной пневмонии, которая может осложниться как сухим, так и экссудативным (геморрагическим) плевритом. Следует помнить о возможности ИЛ у любого больного с К. В таких случаях немалую помощь может оказать КТ ОГК с контрастированием. Во многих случаях рентгенологические проявления ИЛ имеют двусторонний характер. При односторонних изменениях чаще поражается правая сторона. Инфицированный легочный инфаркт может абсцедировать.
Нередко (до 50 % случаев) у больного с К не обнаруживается патология на рентгенограмме ОГК, что чаще наблюдается при БЭ и ХБ (40–46 %). Однако при углубленном расспросе можно установить случаи К в прошлом на протяжении всего длительного периода болезни. Обнаружение значительной примеси крови в мокроте чаще всего свидетельствует о наличии БЭ. Довольно странно, но наиболее массивные кровотечения возникают у больных с относительно кратким анамнезом хронического кашля с мокротой и иногда — при весьма ограниченных БЭ. Частые, продолжительные, но не обильные бронхоэктатические К возникают вследствие кровотечений из сосудов грануляционной ткани (гипертрофические БЭ), а также язв в слизистой оболочке бронха, диффузного геморрагического бронхита. Тяжесть симптома может быть связана с гипертрофией бронхиальных артерий и, как следствие, кровотечением из большого круга. Часто К появляются задолго до развития других признаков заболевания. Очень сложно диагностировать малосимптомные, «сухие» БЭ, при которых К может быть единственным проявлением заболевания.
Итак, нет никаких сомнений в том, что в сложной клинической ситуации врач обязан проникнуть в скрытую тайну природы, то есть поставить правильный диагноз. Важнейшей задачей врача является выяснение причины К, т.е. заболевания, вызвавшего его. Обычно ни по виду излившейся крови, ни по сопутствующим обстоятельствам этого сделать нельзя. Выход один: необходимо знать всю клинику внутренних болезней.
Территории черной смерти
В XXI веке чумой все еще можно заболеть. В 2006 году ей заразилось более 300 человек в Демократической Республике Конго, в конце 2017 года вспыхнула эпидемия на Мадагаскаре, а две недели назад на сайте Министерства здравоохранения Монголии появилось сообщение о двух братьях, которые заболели «черной смертью». Вчера один из них умер. N + 1 разбирается, где чума осталась непобежденной — и почему.
В конце августа 2017 года 31-летний мужчина сел на автобус, курсирующий из Таматавы, небольшой деревушки неподалеку от столицы Мадагаскара, в городок Анказоб. Когда он доехал, почувствовал, что заболевает: поднялась температура, затем пришли слабость и кашель. Врач поставил приезжему диагноз «малярия». Какое лечение назначил доктор больному неизвестно, но известно другое: через четыре дня мужчина решил вернуться домой. Снова на автобусе. Чувствовал он себя неважно: кашель усилился, температура не спадала. До дома путник не добрался: прямо в автобусе его состояние ухудшилось, и он умер. Его тело доставили в ближайшую больницу, после чего похоронили.
Примерно через две недели в мадагаскарской столице Антананариву от дыхательной недостаточности скончалась женщина. Посев показал большое количество чумной палочки в мокроте. Позже выяснится, что незадолго до смерти она встречалась с 31-летним пассажиром автобуса из Анказоба в Таматаву. Именно его ВОЗ затем признает нулевым пациентом крупнейшей за последние десятилетия эпидемии чумы 2017 года, которая заразила больше 2,5 тысяч жителей острова и убила 202 из них.
Число заболевших чумой в Мадагаскаре в 2017 году
WHO
Почему болезнь, которая в XIV-XV веках уничтожила почти половину населения Европы, до сих пор существует в мире, где роботы делают операции, а оспа, дифтерия и полиомиелит давно побеждены?Вечный голод
Грамотрицательная чумная палочка Yersinia pestis появилась сравнительно недавно — генетические данные показывают, что она отделилась от своей ближайшей родственницы, бактерии Yersinia pseudotuberculosis, провоцирующей у людей дальневосточную скарлатиноподобную лихорадку, не более 10-20 тысяч лет назад. Y. pseudotuberculosis и ее родственница Y. enterocolitica — добропорядочные болезнетворные бактерии, которые строго соблюдают главное правило паразитов: не убивать свою жертву слишком быстро, чтобы успеть заразить других.
Однако некоторые подвиды и штаммы Y. pestis — исключения из правила. Многие из них убивают хозяев за два-три дня, потому что живыми они ей не очень нужны — для «переездов» она использует блох и некоторых других эктопаразитов. Именно для того, чтобы блохи скорее отправились на поиски свежей крови, она убивает хозяина максимально быстро.Yersinia pestis, возбудитель чумы
Larry Stauffer / CDC
Чтобы ускорить процесс еще сильнее, чумная палочка делает блох прожорливее. Она выделяет фермент, активатор плазминогена Pla, который способствует формированию «чумного блока»: конгломерата из бактерий, которые забивают пищевод насекомых. Блохи в буквальном смысле не могут насытиться, постоянно сосут кровь, и в процессе отрыгивают содержимое желудочно-кишечного тракта, переполненное возбудителями чумы, заражая новых хозяев.Быстрая смерть хозяев не дает их иммунной системе полноценно отреагировать на инфекцию, поэтому кровь жертвы оказывается переполнена возбудителями — в миллилитре может содержаться до 100 миллионов бактерий. Даже небольшого количества крови, которое способна поглотить блоха, оказывается достаточно, чтобы заразить человека.
Xenopsylla cheopis, один из переносчиков чумной палочки
Katja ZSM / Wikimedia Commons
Если человек заражается в результате укуса блохи, это обычно приводит к бубонной форме чумы — при ней поражаются лимфоузлы, которые образуют характерные вспухшие узлы-бубоны. Однако в зависимости от восприимчивости организма возможно развитие септической и вторично-легочной формы чумы. Во втором случае у человека развивается чумная пневмония, он начинает кашлять, распространяя чумную палочку воздушно-капельным путем, а у зараженных начинается первичная легочная форма — так было в Мадагаскаре.Хранилище чумы
«В науке существует “проблема межэпизоотического периода”. Не вполне ясно, где сохраняется микроб чумы в тот момент, когда эпизоотия прекращается и прерывается цепочка передачи “грызун-блоха-грызун», — говорит в беседе с N + 1 Владимир Дубянский, руководитель Отдела эпизоотологического мониторинга и прогнозирования Ставропольского научно-исследовательского противочумного института (СНИПЧИ).
По его словам, в некоторых природных очагах чумы паузы между эпизоотиями, то есть периоды, когда ученые не фиксируют зараженных чумой животных, могут длиться по десять лет и больше.
Существует версия, что после гибели животных в их норах остаются блохи-носители, которые могут жить без питания по пять-шесть, а по некоторым данным — и до десяти месяцев, пока в норе не появится новая жертва.
Кроме того, есть данные, что Y. pestis может сохранять жизнеспособность в почве в течение нескольких месяцев, ее могут разносить почвенные беспозвоночные, например, нематоды, а также простейшие. Исследования показывают, что у нематод под кутикулой могут образовываться скопления чумной палочки. Если чумного червя (живого или мертвого) съест грызун, он заразится, и цикл «грызун — блоха — грызун» запустится вновь.
В 1960-е годы была выдвинута «теллурическая гипотеза», согласно которой возбудители чумы могут длительное время сохраняться в почве сами по себе — в норах зараженных и погибших животных. По словам Дубянского, проводились эксперименты по высеванию образцов почвы из очагов чумы, и в некоторых случаях в них были обнаружены живые чумные палочки.
Кроме того, в цикле могут участвовать не только грызуны — чумная палочка может жить в организмах более 300 видов теплокровных животных, в их числе кошачьи, обезьяны, верблюды, другие копытные и даже птицы.
Наконец, следует учесть, что ученые не могут проверить все норы и всех зверьков.
«Возможно, чума циркулирует между грызунами постоянно, просто мы берем недостаточно много блох и грызунов для исследования. Например, в очаге живет 1 миллион 100 тысяч грызунов, а мы берем для исследования 2,5 тысячи грызунов, причем из определенных точек: ближе к дорогам, к населенным пунктам. А на других участках, удаленных от людей, труднодоступных, чума может циркулировать, мы просто об этом не знаем», — говорит Дубянский.
В очаге
В России существует 11 природных очагов чумы, все они расположены в южных регионах.
Один из самых активных (именно здесь в последние 10 лет регистрировались случаи заражения людей) — Горно-Алтайский очаг. Это примерно 600 квадратных километров горной местности в Кош-Агачском районе Республики Алтай, в 300 километрах от Горно-Алтайска, столицы республики. Регион находится на границе трех государств: Китая, Монголии и Казахстана.
Местные жители в основном разводят скот, в частности, коней, оленей и верблюдов (последний даже попал на герб района). Еще они занимаются охотой — в том числе и на сурков. Мясо серого сурка считается у алтайцев деликатесом, сурчиный жир используется в народной медицине, а шкурки идут на воротники, шубы и шапки, и не всегда это увлечение заканчивается хорошо. В XIX веке автор «Записок охотника Восточной Сибири» Александр Черкасов писал: «Бывают года, что и туземцы перестают есть тарбаган, потому что на последних бывает повальная болезнь, они гибнут как мухи, и многие неосторожные туземцы, досыта покушав зажаренных тарбаган, нередко и сами платятся жизнию».
В период с 2014 по 2016 год в Горно-Алтайском очаге было зарегистрировано три случая заражения чумой.
По словам Дубянского, до того времени в очаге был маловирулентный штамм и вспышка произошла из-за прихода более агрессивного штамма микроба из Монголии. Последним заболевшим был 10-летний мальчик. «Я держал сурка за ножки, когда дедушка снимал шкурку», — приводило управление Роспотребнадзора его слова. Незадолго до этого ребенок поранил руку, ранка и стала воротами для инфекции. Вскоре власти республики запретили охоту на сурка в районе.
Сотрудники Алтайской противочумной станции следят за состоянием очага: подсчитывают плотность нор сурков, проверяют, есть ли на пойманных животных зараженные блохи. За все время наблюдений на территории очага было обнаружено 65 штаммов микроба чумы, из них два — алтайского подвида Y. p. altaica.
Активность природных очагов чумы на территориях России и стран СНГ в 2012 году. Границы очагов к 2020 году изменились незначительно. (1) широкое (более 1 тыс. км2) распространение чумы среди животных; (2) локальное (менее 1 тыс. км2) распространение; (3) территории, на которых у животных обнаруживают в крови антигены чумы; (4) возбудитель и его следы не обнаружены; (5) нет данных
Н.В. Попов и др. / Проблемы особо опасных инфекций, вып. 3, 2013
В 2019 году на двух сурках (из, в среднем, 2 500 пойманных и обследованных животных) обнаружились блохи, инфицированные чумной палочкой. При этом индекс обилия (среднее число блох, приходящееся на одно животное) составил для сурков 0,2 (против 0,5 в 2018 году). На территориях, где в 2014–2018 годах наблюдалась повышенная активность циркуляции чумной палочки, численность серого сурка значительно снизилась и тенденции к ее восстановлению не отмечается. Однако повысилась плотность населения сурков в высокогорной местности. В этих местах, где раньше не регистрировали циркуляцию возбудителя, плотность сурковых нор достигла пяти на гектар. Поэтому ученые ожидают эпизоотий в поселениях сурка в высокогорных районах.В соседнем, Тувинском природном очаге чумы в 2019 году эпизоотическая ситуация характеризовалась широким распространением основного подвида чумного микроба вдоль государственной границы страны. В 2020 году прогнозируется сохранение повышенной численности носителей и переносчиков чумы в очаге и продолжение эпизоотической активности на всей его территории.
Во всех остальных природных очагах чумы, расположенных на территории России, ситуация на протяжении многих лет остается спокойной. Долгие годы в них не обнаруживают зараженных животных. Например, в ближайшем к Москве Прикаспийском Северо-западном степном очаге эпизоотии чумы не регистрируют с 1991 года. По прогнозам, и в 2020 году эпизоотических проявлений чумы на территории России не ожидается, кроме двух самых активных очагов, упомянутых выше.
Ситуацию в очагах чумы контролируют противочумные станции. Их сотрудники регулярно отлавливают грызунов и проверяют их на антитела к инфекции и сами микробы.
Другие форпосты
В России и в соседних странах чума находится под контролем, здесь фиксируются лишь единичные случаи заражения людей. Самая тяжелая ситуация в Африке. Например, на острове Мадагаскар регистрируется до 500 случаев заболевания, до 150 человек в год умирают от инфекции. Вместе с Демократической Республикой Конго и Перу, Мадагаскар входит в тройку эндемичных по чуме стран, где периодически возникают вспышки болезни.
Из-за низкой санитарии в городских трущобах острова, крысы и другие мелкие грызуны, которые переносят чумную палочку, хорошо приспособились к городским условиям. Есть версия, что одной из причин их переселения в город становятся ежегодные лесные пожары.
Не отстают от городов и мадагаскарские села (порой их, впрочем, сложно отделить от местности, которую местные уже называют «городом»), где живет большая часть населения страны. На фермах и в полях люди находятся в непосредственной близости к дикой природе и природным резервуарам чумной палочки. Мелкие грызуны, любящие полакомиться запасами урожая, выходят к людям, тем самым принося болезнь в жилье человека.
Дубянский поясняет, что Мадагаскар попал в лидеры не вполне заслуженно — там работает Институт Пастера, который наладил систему диагностики и лечения чумы, поэтому можно быть уверенным, что статистика по этой стране практически полна. В странах континентальной Африки ситуация может быть значительно хуже, но мы об этом не знаем, потому что диагностические средства в дефиците.
Как протекает болезнь
Инкубационный период легочной чумы совсем короткий — около суток. И ровно столько же времени есть у человека, чтобы обратиться за помощью при первых симптомах заболевания, в противном случае риск летального исхода резко повышается.В первые сутки болезни человек чувствует озноб, головные боли, боли в пояснице, конечностях, слабость, часто бывают тошнота и рвота. Температура повышается до 38-41 градусов, появляются боли и чувство сжатия в груди, затрудненность дыхания и кашель с мокротой, в которой обнаруживают прожилки крови.
Без лечения антибиотиками (стрептомицин в мазях, таблетках, уколах; при тяжелых формах добавляются антибиотики тетрациклинового ряда) человек может погибнуть через 2-3 суток после появления первых симптомов.
Последняя крупная вспышка заболевания на континенте случилась в Демократической Республике Конго в 2006 году и унесла жизни около ста человек. За последние десять лет страна смогла снизить уровень заболеваемости чумой в среднем до 70 человек в год, хотя в 2018 болезнью переболели 133 человека.
В 2010 году ВОЗ отметила резкий подъем заболеваемости чумой в Перу, но за период 2010-2019 годов переболели чумой всего 67 человек, 8 из которых скончалось. Такой показатель для Перу можно считать хорошим, ведь в одном только 2003 году чумой переболели 198 человек. Ситуация с иностранными медицинскими организациями и уровнем диагностики повторяется и здесь. Североамериканский сосед Перу — США — как ни странно, тоже пополняет статистику чумной болезни. Ежегодно на западном побережье в среднем регистрируется до пяти-шести случаев чумы в год. Люди заражаются, в основном, от блох луговых собачек и других грызунов в природных очагах чумы.
Распределение природных очагов чумы в марте 2016 года
World Health Organization
В целом природные очаги чумы находятся на Евроазиатском, Африканском и Американском континентах в зоне между 50° северной и 40° южной широты. Синантропные (связанные с человеческим жильем) очаги чумы, где источником возбудителя болезни являются серая и черная крысы, характерны только для тропиков и субтропиков на территории между 35° северной и 35° южной широты. И дальше: страны Средней Азии, Китай, Индия — природные очаги чумы есть и там.Природные очаги, которые располагаются на территории двух стран, обычно становятся предметом сотрудничества этих стран в области недопущения циркуляции микроба через границу. Обычно это карантинные мероприятия в регионе, в котором произошел случай заболевания. Карантин позволяет пресечь перенос возбудителя на территорию другой страны в организме человека, у которого еще не развились симптомы чумной болезни. За животными так уследить не удается.
Несмотря на наличие эндемичных очагов и очередной случай заболевания в Монголии, чума встречается редко, а противочумные договоренности с Россией практически исключают «импорт» инфекции. Противочумные станции, располагающиеся на границе двух стран, следят за миграцией зверей и составляют прогноз эпизоотий чумы.
Всего за 10-е годы нашего века монгольский минздрав сообщил о семи случаях заболевания. Четыре из них закончились смертью больных. В мае 2019 года не удалось спасти семейную пару, заразившуюся чумой после обеда, главным блюдом которого был пойманный ими сурок.
Чума XXI века
Отдельные вспышки заболевания могут перерасти в эпидемию при совпадении двух условий:
слабый противочумной контроль со стороны служб здравоохранения региона,
низкая осведомленность населения о способах заражения чумой.
Изучение природной очаговости чумы, ежегодный мониторинг эпизоотий, должные профилактические мероприятия — все это, по словам Дубянского, несмотря на низкую эпидемиологическую опасность чумы, в России развито хорошо. Возможно, именно поэтому она и низкая. Это наследство Советского Союза — хотя официально в Стране Советов чумы не было, известно о вспышке легочной чумы в 1921 году на Дальнем Востоке и эпидемиях чумы в Калмыцкой АССР и Сталинградской области в 1937 году. То, что за последние десять лет в России чумой заболело три человека, можно считать успехом работы российской противочумной службы.
Во многих развивающихся странах, жители которых до сих пор добывают пищу на охоте, работа противочумных служб может нивелироваться банальным незнанием охотников и их семей о способах заражения чумой. В таких местностях люди употребляют в пищу пойманную ими дичь, которую никто не проверял на наличие чумной палочки в их организме. В лучшем случае заболевшие своевременно попадают в больницу.
Впрочем, справиться с самой болезнью достаточно просто — чума успешно лечится антибиотиками.
Однако в целом чума остается непобежденной, и судьба оспы ей не грозит: носители чумы столь многочисленны и столь тесно связаны с биоценозами, что уничтожить их, не уничтожив попутно огромные биоценозы невозможно.
Дубянский напомнил, что площади очагов чумы обычно исчисляется сотнями и тысячами квадратных километров — ни одна страна мира не может позволить себе такие глобальные противочумные мероприятия.
В середине прошлого столетия в СССР попытки ликвидации природных очагов чумы предпринимались: на мелких грызунов ставили капканы и уничтожали их ратицидами, но ни к чему особенному это не привело. Помимо явного вредного влияния химикатов на окружающую среду, буквальное уничтожение целого вида в отдельно взятой местности грозит неминуемыми изменениями во всем биогеоценозе, причем не самыми благоприятными — это же беспокоит и противников генного драйва малярийных комаров в Африке.
Норы и подземные ходы мелких грызунов участвуют в процессе миграции органических и неорганических веществ в почве. Исчезновение их создателей повышает риск деградации земель, вплоть до заболачивания или опустынивания.
Поздние исследования показали, что эффективность столь радикальных мероприятий невысока: ратицидная эффективность истребительных работ против носителей чумы в период исследований не превышала 57 процентов, и в целом профилактические мероприятия по ограничению численности малых песчанок в Волго-Уральских песках не предотвратили эпизоотии чумы, не снизили их интенсивность, лишь ограничив широту распространения.
Также мешает полному истреблению носителей чумной палочки ее способность приживаться у самых разных видов животных.
Например, как рассказывает Дубянский, раньше Забайкальский степной очаг был заселен в основном сурком-тарбаганом. Со временем сотрудники противочумной станции и местные охотники истребили почти всех особей тарбагана, и, казалось, победа над чумой была одержана. Но чумная палочка перескочила на даурского суслика, и со временем тот стал новым основным носителем инфекции.
С переносчиками дело обстоит немного иначе. Блох можно уничтожить, но делается это только в крайних случаях, если эпизоотия чумы обнаружена в непосредственной близости к человеку. Противочумная служба проводит дезинсекцию в радиусе нескольких (а то и тысяч) гектар от населенного пункта, рядом с которым обнаружена эпизоотия чумы. Она вносит в найденные норы грызунов инсектициды, убивающие блох. Таким образом прерывается циркуляция возбудителя, а риск заражения человека через укус блохи сводится к минимуму. При этом численность грызунов остается нетронутой.
В связи с этим актуальным становится другой подход противочумной работы. Все больше внимания в опасных очагах уделяется профилактической работе по предотвращению распространения возбудителя чумной болезни за пределы природного очага. Население, проживающее на территории такого очага, должно информироваться о самом факте наличия заболевания в регионе, о недопустимости употребления в пищу непроверенного мяса (промысловых и диких животных), о необходимости оставаться дома и обращаться за медицинской помощью при недомогании после употребления такого мяса или контакта с дикими животными.
Современная профилактика инфекционных заболеваний не может обойтись без вакцинации. От чумы есть вакцина: она создает стойкий иммунитет против чумной палочки длительностью до года. Прививка показана работникам противочумных служб, врачам в эндемичных регионах и людям, которые живут в особо опасных зонах с подтвержденными эпизоотиями чумы. ВОЗ не рекомендует проводить повальную вакцинацию населения, так как процент людей, проживающий в очагах инфекции невелик, а при необходимости поездки в эндемичные территории вопрос о вакцинации решается индивидуально.
Что касается эпидемиологии чумы среди людей, то в современных реалиях в России невозможно заразиться чумой, просто выйдя на улицу, даже если находиться посреди природного очага чумы. Большинство случаев заболевания связано с заражением чумой от трупов животных. При своевременном обнаружении и изоляции больного, риск передачи бубонной чумы сводится к нулю. При легочной форме он немного выше: от медиков в эндемичных регионах требуется особая внимательность при обнаружении больного с симптомами чумы и характерной историей заболевания. От его действий может зависеть эпидемиологическая обстановка города, региона и даже страны (как это было на Мадагаскаре).
Бояться новой глобальной пандемии чумы не стоит. Да, чума продолжает существовать в некоторых уголках нашей планеты, но мы за ней внимательно следим. Если что-то идет не так и болезнь вырывается за пределы своего обитания, то человечество к этому вызову готово. Антибиотики, если их применить на ранних этапах заболевания, позволяют полностью излечить человека от этой когда-то смертельной болезни.
Вячеслав Гоменюк, Сергей Кузнецов
Рвота с кровью после алкоголя: почему рвет кровью
Чрезмерное употребление алкоголя нарушает работу различных органов и систем в организме. Тяжелое похмелье сопровождается сильной тошнотой и рвотой. Если в продуктах выброса появляются частички крови, стоит серьезно задуматься. Это свидетельствует о тяжелых поражениях печени, а также проблемах с желудком и пищеводом.
Если человек рвет кровью после алкоголя, нужно провести очистку организма и обеспечить ему полный покой. Когда самочувствие улучшится, нужно обязательно посетить врача. Комплексное обследование поможет выявить глубинные причины недомогания. Ситуация слишком серьезная, чтобы пускать ее на самотек. Появление крови в рвоте можно расценивать как сигнал SOS от организма. Чтобы не усугублять проблему, придется полностью отказаться от спиртных напитков.
Причины рвоты с кровью
Тошнота является нормальной реакцией на алкогольное отравление. Организм пытается как можно быстрее «выбросить» ядовитые вещества. Однако кровяные примеси обычно появляются при внутреннем кровотечении. В данной ситуации требуется немедленная госпитализация.
К причинам, почему рвет кровью после алкоголя, можно отнести:
- Повреждения стенок желудка. Такое состояние еще называют синдромом Мэлори-Вейсса. Желудок находится в напряженном состоянии. При рвотных спазмах на стенках желудка появляются разрывы и трещины. Так кровь попадает в пищевод и ротовую полость. Еще одна причина – сильный удар в живот. Пьяный может даже не понимать, что с ним происходит. Лечится такое состояние консервативными методами, но в отдельных случаях требуется хирургическое вмешательство.
- Варикоз внутренних органов. Симптомом служат алые сгустки крови в рвоте. На слизистых оболочках сосуды сильно расширяются и рвутся. Как правило, кровотечение непродолжительное. Если же сгустки темные, нужно немедленно обращаться к врачу.
- Острый гастрит. Наблюдается при неправильном питании. В совокупности с алкоголем может появиться легкое кровотечение. С такой проблемой могут столкнуться не только зависимые, но и люди, которые решили нарушить рекомендации врачей и выпили немного спиртного.
- Пептическая язва. Иногда сопровождается «грызущими» болями. Небольшие кровотечения устраняются терапевтическими методами, в сложных случаях требуется операция.
- Гепатит. Он не всегда имеет вирусную природу. Систематическое злоупотребление спиртным провоцирует развитие заболевания. Если не следить за своим здоровьем, болезнь быстро перейдет в цирроз. В группе риска находятся женщины. В их организме вырабатывается намного меньше ферментов, способных нейтрализовать продукты распада алкоголя.
- Цирроз печени и язва желудка. При таких диагнозах алкоголь запрещен даже в малых дозах. У людей, страдающих циррозом, сосуды пищевода сильно расширяются и разрываются при сильном напряжении. Кровотечение часто приводит к смерти больного.
Внимание! Шоколад, а также красно-бурые овощи и фрукты окрашивают содержимое желудка в специфический цвет, который часто путают с кровью.
Помимо кровавой рвоты есть и другие симптомы. Так, кожа становится бледной с синюшным отливом, появляется головокружение и темнеет в глазах. Человек чувствует сильную жажду и сухость во рту, а жидкий стул приобретает черный оттенок. При этом понижается артериальное давление. Возможно также ухудшение зрения.
Экстренная помощь
Непрерывная тошнота и рвота с кровью после алкоголя изнуряют и обезвоживают организм. Такое состояние иногда сопровождается болезненными ощущениями. При наличии в массах крови темного оттенка нужно немедленно вызывать медиков. Давать больному лекарства не рекомендуется. Только специалист может правильно установить причины кровавой рвоты.
До приезда скорой можно предпринять такие меры:
- Положить больного на бок. Рвотные массы не будут скапливаться в дыхательных путях и не вызовут приступ удушья. На спине человек может легко захлебнуться.
- Сверху больного нужно укрыть пледом или одеялом. Постоянно находиться рядом с ним, измерять пульс и артериальное давление.
- Если человека мучает жажда, ему дают чистую воду. Никакой еды и лекарств.
- Допустимо давать только активированный уголь, согласно дозировкам в инструкции.
- Врачи сделают промывание, поставят капельницу с раствором глюкозы и дадут необходимые рекомендации.
Рвота с кровавыми примесями является опасным состоянием. Если не оказать помощь вовремя, можно столкнуться с различными осложнениями. Среди них особо можно выделить общее обезвоживание и ослабление организма, шок, анемию, судороги и удушье. Вызывая рвоту искусственно, можно только усугубить кровотечение.
Профессиональная помощь
Если тошнит кровью после алкоголя, больного тщательно обследуют, чтобы точно установить причину. В большинстве случаев это язва желудка. Алкоголь разрушает барьерные функции слизи и кровеносные сосуды. Соляная кислота попадает в желудок, разъедая его стенки. Установить диагноз помогут рентген брюшной полости, pH-метрия, а также анализ на наличие бактерий Helicobacter pylori.
Неконтролируемое употребление спиртного провоцирует развитие синдрома Мэлори-Вейсса. Для лечения применяют гемотрансфузии (кристаллоидные и коллоидные). Дополнительно назначают препараты, останавливающие рвоту. Чтобы справиться с сильным кровотечением, прибегают к использованию зонда Блекмора. С его помощью сдавливаются кровоточащие сосуды.
Также делают локальную блокаду адреналином, которая помогает сузить сосуды. Кровотечение, вызванное варикозным расширением вен желудка, чревато циррозом. В таких случаях проводится регулярная проверка состояния вен. При малейшем подозрении на кровотечение нужно снизить портальное давление.
В качестве терапии применяют специальные препараты (вазодилататоры и вазоконстрикторы), баллонную тампонаду с двумя видами зондов. Также используют эндоскопические и хирургические методы.
Народные средства против рвоты
Чтобы устранить рвоту, используют такие средства:
- Картофельный крахмал (1 ч. л. сырья / 1 ст. л. теплой воды). Такая кашица поможет справиться с неприятными спазмами.
- Ветки ежевики. Из них готовят отвар. Понадобится 0,5 л воды. Ветки проваривают в течение 5 минут, а после еще 40 минут настаивают.
- Сухой цикорий. Траву растирают в порошок (1 ст. л. / 300 мл кипятка). Полученную смесь укрывают теплым одеялом и оставляют на ночь. Пьют несколько раз в день по 1 ст. л. за 30 минут до приема пищи.
- Яичные белки. Понадобится всего 3 яйца, и уже через час тошнота будет беспокоить меньше.
При сильной рвоте с кровью такие средства не помогут. Однако убрать остаточные явления смогут быстро.
Соблюдение диеты
Придется не только забыть об алкоголе, но и полностью пересмотреть свой рацион. В первое время больному лучше не есть. Сейчас самое главное – пить побольше жидкости, чтобы не допустить обезвоживания. Полезно пить чаи на основе календулы, шиповника или ромашки. Они действуют успокаивающе, снимают воспаление и помогают быстрее восстановиться после болезни.
Обычно на 2-3 сутки наступает значительное облегчение состояния. Это только в том случае, если больной соблюдал постельный режим и выполнял все предписания врачей. Правильно подобранная пища поможет восполнить запас питательных веществ, не будет раздражать пищевод и желудок. В этот период важно не перегружать печень и поджелудочную железу. Полностью исключаются все жареные и жирные блюда. Также нельзя кушать маринады, консервацию, сырые овощи и фрукты, а также красное мясо. Еда должна быть мягкой, протертой, комфортной температуры.
Начать лучше всего с некрепкого чая и киселя, постепенно переходя к жидким кашам, разведенному куриному бульону. Далее переходят к измельченной куриной мякоти и яйцам всмятку. Рекомендуется пить витамин C для укрепления организма. После полного выздоровления нужно будет строго соблюдать режим питания и регулярно посещать гастроэнтеролога. Специалист поможет правильно подобрать рацион на будущее.
Профилактические меры
Всегда лучше предупредить критическое состояние, чем бороться с ним.
В данном случае помогут такие советы:
- Стараться больше отдыхать и правильно питаться.
- Избавиться от вредных привычек.
- Не допускать травм брюшной полости.
- Регулярно посещать гастроэнтеролога и сдавать все необходимые анализы.
Игнорировать рвоту с кровью нельзя. Даже если это состояние быстро прошло, нужно посетить врача. В случае, когда человек рвет кровью после алкоголя, причины установить сможет только комплексное обследование органов пищеварения. При повторном употреблении алкоголя ситуация может обостриться еще сильнее и привести к трагическим последствиям.
Пьющему человеку понадобится помощь близких. Избавиться от пагубной привычки бывает сложно. Поэтому нужно найти хорошего нарколога, который поможет решить проблемы с алкоголем. Задача близких – убедить человека в необходимости отказа от спиртного. Только так лечение будет эффективным. Здоровый образ жизни, размеренное сбалансированное питание, регулярные обследования предотвратят риск возникновения повторных кровотечений.Осложнения после родов — причины и последствия
После родов женщине часто кажется, что все волнения и тревоги позади. Но, увы, иногда первые, самые счастливые дни или недели совместной жизни матери и младенца могут быть омрачены разнообразными осложнениями. В каких же случаях послеродовые изменения являются нормальными, а когда стоит обратиться к врачу?
Роды заканчиваются после третьего периода родов, то есть после рождения последа. Вслед за этим матка сразу значительно уменьшается в размерах, становится шаровидной, полость ее заполнена сгустками крови; дно матки в этот момент находится примерно посередине между лоном и пупком. Ранний послеродовый период длится в течение 2 часов и в это время женщина находится в родильном отделении. Затем наступает поздний послеродовый период. Этот период длится 6-8 недель. В течение этого времени происходит обратное развитие (инволюция) всех органов и систем, которые подверглись изменению в связи с беременностью и родами. Исключение составляют молочные железы, функция которых достигает расцвета именно в послеродовой период. Наиболее выраженные инволюционные изменения происходят в половых органах, особенно в матке. Темп инволюционных изменений максимально выражен в первые 8-12 суток. Матка и шейка значительно уменьшаются в размерах. После рождения последа в матке остается большая раневая поверхность, для заживления которой требуется примерно 4-6 недель. В течение этого периода плацентарная площадка в матке кровоточит, кровянистые выделения – лохии — в первые дни имеют кровяной характер, постепенно их окраска меняется с красной на красновато-коричневую, коричневатую, к 4-й неделе выделения почти прекращаются и вскоре исчезают полностью. У женщин, перенесших операцию кесарева сечения, все происходит медленнее, так как, из-за наличия шва на матке, она сокращается хуже. Общее их количество кровянистых выделений в течение послеродового периода составляет 500-1500 мл.
Какие осложнения могут возникнуть после родов
К врачу нужно обратиться в следующих случаях:
- Если количество выделений резко увеличилось, появились обильные кровяные выделения после того, как их количество уже стало уменьшаться, либо необильные кровянистые выделения долго не прекращаются, появились большие сгустки крови. Обращаться при появлении кровотечения нужно к врачу акушеру-гинекологу, желательно в тот роддом, где принимали роды. Если кровотечение очень обильное (требуется несколько прокладок в течение часа), не нужно идти в стационар самой, необходимо вызвать «скорую помощь».
- Самой частой причиной поздних послеродовых кровотечений (то есть тех, которые возникли позже, чем через 2 часа после родов) является задержка части плаценты в полости матки. Диагноз в этом случае подтверждается при ультразвуковом исследовании. Для удаления остатков плаценты проводится выскабливание стенок матки под общей внутривенной анестезией с обязательной последующей антибактериальной терапией для профилактики инфекционных осложнений.
В редких случаях, причинами кровотечения могут быть изменения в системе свертывания крови наследственного или приобретенного характера, заболевания крови. В этих случаях требуется сложная медикаментозная терапия.
Возможно развитие кровотечений, связанных с нарушением сокращения мышц матки. Это так называемое гипотоническое кровотечение. В последовом периоде гипотоническое состояние матки может вызываться ее перерастяжением всвязи с многоводней, многоплодием, крупным плодом, недоразвитием матки. Понижение сократительной способности матки вызывают и изменения в самой ее стенке (миомы, последствия воспалительных процессов, частые аборты). Эти кровотечения чаще всего возникают в первые часы после родов и требуют активного лечения медикаментозными средствами, а в тяжелых случаях и оперативного вмешательства.
Резкое неожиданное прекращение кровянистых выделений также должно насторожить женщину и требует срочного обращения к врачу. В этом случае может нарушаться отток крови из матки, то есть лохии скапливаются в полости и развивается так называемая лохиометра. Кровяные сгустки являются хорошей питательной средой для бактерий, поэтому если лохиометру вовремя не лечить, в полость матки проникают бактерии и развивается эндометрит – воспаление слизистой оболочки матки. После операции кесарева сечения лохиометра возникает чаще, чем после родов через естественные родовые пути. Лечение заключается в назначении средств, сокращающих матку, с одновременным применением спазмолитиков для расслабления шейки матки и восстановления оттока лохий. В некоторых случаях приходится прибегать к вакуумаспирации содержимого матки под общим внутривенным обезболиванием и обязательной последующей антибактериальной терапией. - Выделения приобрели неприятный запах. Это может свидетельствовать о развитии воспалительного процесса во влагалище или в матке. В послеродовом периоде отмечено существенное увеличение состава большинства групп бактерий, включая бактероиды, кишечную палочку, стрептококки, стафилококки. Потенциально все эти виды могут быть причиной возникновения послеродовых инфекционных заболеваний. Частой проблемой женщин после родов бывает развитие бактериального вагиноза. Бактериальный вагиноз — это патология экосистемы влагалища, вызванная усиленным ростом преимущественно анаэробных бактерий (то есть тех, которые растут в бескислородной среде), которые активно размножаются в послеродовом периоде во влагалище женщины и могут являться возбудителями при послеродовых эндометритах или нагноении швов влагалища и шейки матки. Диагностика бактериального вагиноза основана на измерении кислотности влагалища и обнаружении в мазке на флору специ фических для данного заболевания «ключевых клеток» (это клетки слизистой влагалища, облепленные анаэробными бактериями). Лечение бактериального вагиноза в послеродовом периоде проводят местными препаратами.
- Появление творожистых выделений, зуда, жжения в области половых органов, покраснения свидетельствует о развитии кандидоза влагалища (молочницы). Риск этого осложнения повышается при приеме антибиотиков. Диагностика основывается на обнаружении в мазке на флору большого количества дрожжеподобных грибов. Для лечения применяют местные препараты в виде вагинальных свечей или таблеток.
- Гноевидные выделения, боли внизу живота, повышение температуры тела. Эти симптомы могут указывать на развитие серьезного осложнения – послеродового эндометрита (воспаления внутренней слизистой оболочки матки). Чаще всего эндометрит встречается у пациенток после кесарева сечения, ручного обследования послеродовой матки, ручного отделения плаценты и выделения последа (если самостоятельное отделение последа затруднено в связи с нарушением сократительной функции матки), при длительном безводном промежутке (больше 12 часов от моента излития околоплодных вод до рождения малыша), у женщин, поступивших на роды с воспалительными заболеваниями половых путей (например, на фоне инфекций, передаваемых половым путем), у пациенток с большим количеством абортов в прошлом. Классическая форма эндометрита возникает на 1-5 сутки. Температура тела повышается до 38-39 градусов, сердцебиение учащается до 80-100 ударов в минуту. Отмечают угнетение общего состояния, озноб, сухость и гиперемию кожных покровов, болезненность тела матки, гнойные с запахом выделения. Стертая форма возникает на 5-7 сутки, развивается вяло. Температура не превышает 38 градусов, нет озноба. Эндометрит после кесаревасечения всегда протекает в тяжелой форме.
В постановке диагноза врачу помогает ультразвуковое исследование матки и общий анализ крови, в котором выявляются признаки воспаления. Лечение эндометрита необходимо начинать как можно раньше. Проводят его в стационаре. Назначают постельный режим, при остром эндометрите холод на низ живота. Послеродовый эндомерит обязательно лечится антибиотиками, вместе с ними применяют средства, сокращающие матку. В настоящее время во многих клиниках и роддомах проводится промывание полости матки охлажденными растворами антисептиков. В тяжелых случаях обязательно проводится внутривенное вливание солевых растворов для улучшения кровообращения, снятия симптомов интоксикации.
При несвоевременном лечении очень велика опасность распространения воспалительного процесса на всю матку, малый таз, развитием сепсиса (появление в крови инфекционных агентов), вплоть до гибели пациентки. - В послеродовом периоде возможно появление болей в молочных железах, чувство распирания, повышение температуры тела. При появлении этих симптомов обязательно нужно обратиться к врачу – акушеру-гинекологу в женской консультации или к хирургу.
Возможные причины появления болей в молочных железах и сопутствующего им повышения температуры это лактостаз и мастит.
Лактостаз (застой молока в железе), обусловлен закупоркой выводящих протоков. Чаще всего подобное состояние развивается при неправильном прикладывании малыша к груди, нарушении режима кормлений. Лактостазом чаще страдают первородящие женщины. При застое молока молочная железа увеличивается в объеме, определяются ее плотные увеличенные дольки. Температура тела может повышаться до 38–40 градусов. Отсутствуют покраснение кожи и отечность ткани железы, которые обычно появляются при воспалении. После сцеживания молочной железы при лактостазе боли исчезают, определяются небольшого размера безболезненные дольки с четкими контурами, температура тела снижается. Если лактостаз не устранен в течение 3–4 дней, возникает мастит (воспаление молочной железы), так как при застое молока количество микробных клеток в молочных протоках резко увеличивается, молоко является хорошей питательной средой для различных бактерий, что способствует быстрому прогрессированию воспаления. При развитии мастита температура тела постоянно остается высокой, сопровождается ознобом. Появляются симптомы интоксикации (общая слабость, разбитость, головная боль). Пациентку беспокоит сначала чувство тяжести, а затем боль в молочной железе, что сопровождается застоем молока. Молочная железа увеличивается в объеме, на коже отмечаются участки покраснения. Сцеживание молока болезненное и не приносит облегчения, после сцеживания остаются плотный болезненный участки, сохраняется высокая температура тела. В тяжелых случаях в молоке могут определяться примеси гноя.
Для устранения лактостаза применяют сцеживание, местные противовоспалительные мази, физиотерапевтическое лечение. Мастит лечится при помощи антибиотиков. В некоторых случаях требуется подавление лактации и хирургическое лечение. - Повышение температуры тела, боли в спине или боку, болезненное мочеиспускание. Эти симптомы могут свидетельствовать о развитии послеродового пиелонефрита, то есть воспаления почек. Критическими периодами для развития послеродового пиелонефрита врачи считают 4-6 и 12-14 сутки послеродового периода. Развитие заболевания связано с попаданием инфекции в мочевыводящие пути из половых путей. Чаще всего заболевание развивается у родильниц, в моче которых во время беременности обнаруживали небольшое количество бактерий. В постановке диагноза врачу помогают ультразвуковое исследование почек и мочевого пузыря и анализ мочи.
Лечение пиелонефрита обязательно проводится антибиотиками. - Боли в ногах, отечность, появление покраснения на ногах по ходу вены, усиление болей при ходьбе – являются симптомами серьезной патологии – венозного тромбоза (образования сгустков крови в венах) и требуют срочного обращения к врачу хирургу или флебологу. Самыми опасными периодами для возникновения тромбозов считают 5-6 сутки после родов или операции кесарева сечения, реже тромбозы возникают через 2-3 недели после родов. Причинами тромбозов являются изменения в свертывающей системе крови, возникающие во время беременности и после родов. Физиологически, в послеродовом периоде происходит активация свертывающей системы. Поскольку организм старается прекратить кровотечение. В то же время тонус сосудов малого таза и нижних конечностей снижен, вены еще не успели приспособиться к работе в новых условиях. Эти условия и запускают механизмы образования тромбов. Немаловажную роль в развитии послеродовых венозных тромбозов играет и гормональный фон, резко меняющийся после окончания беременности.
Особенно велик риск развития венозных тромбозов у женщин с различными патологиями системы свертывания крови, которые выявляются еще до беременности или во время вынашивания малыша. Высока вероятность тромбоэмболических осложнений и при наличии заболеваний сердечно-сосудистой системы, избыточной массы тела. Повышается риск тромбоза и у женщин в возрастной группе после 40 лет, при наличии варикозной болезни нижних конечностей. Увеличивается риск тромбообразования у женщин, перенесших операцию кесарева сечения.
В постановке диагноза врачу помогает ультразвуковое исследование вен, с допплерографией, то есть оценкой кровотока в сосудах.
Для лечения венозных тромбозов применяют медикаментозные средства, ношение компрессионного трикотажа.
Тяжелым осложнением венозных тромбозов является отрыв части тромба и перемещение его по сосудистому руслу. При этом тромбы, попадая в сосуды легкого или головного мозга, вызывают инсульты (нарушение мозгового кровообращения) или тромбоэмболию легочных артерий (закупорка тромбом легочных артерий). Это серьезное осложнение появляются резкий кашель, одышка, болевые ощущения в груди, может начаться кровохарканье — появление прожилок крови в мокроте при кашле. В тяжелых случаях нарушается работа сердца и может наступить смерть. - Могут беспокоить неприятные ощущения в области послеоперационных швов после кесарева сечения или в области швов на промежности. В норме после ушивания разрывов влагалища могут быть небольшие болевые ощущения 1-2 дня, но они быстро проходят. Боли в области послеоперационной раны после кесарева сечения могут беспокоить в течение 2 недель, постепенно уменьшаясь. Ощущение тяжести, распирания, боли в области послеоперационной раны может говорить о накоплении гематомы (крови) в области швов. Обычно это бывает в первые трое суток после родов и требует хирургического лечения – удаления скопившейся крови. Боль, жжение, кровоточивость швов, появление выделений с неприятным запахом, отечности в области наложенных швов, повышение температуры тела свидетельствует о присоединении инфекции и нагноении швов. В этих случаях также следует обратиться к врачу для обработки раны и решения вопроса о дальнейшем методе лечения.
- Нарушение физиологических функций тазовых органов различной степени (мочевого пузыря, прямой кишки), которые могут появиться как в послеродовом периоде — недержание мочи, кала, выпадение матки. Проблема опущения половых органов возникает тогда, когда мышцы тазового дна утратили способность к сокращению настолько, что отдельные органы или их части не попадают в проекцию поддерживающего аппарата. Самой частой причиной опущения тазовых органов является травма мышц тазового дна во время родов.
- Геморрой. Достаточно часто женщин после родов беспокоит появление геморроидальных узлов — варикозно расширенных вены прямой кишки. Предрасполагающим фактором в данном случае является значительное повышение внутрибрюшного давления во время беременности и во время родов. В случае появления геморроя, в области ануса возникают образования, которые могут быть безболезненными, но чаще всего — болезненными, кровоточащими и зудящими. Появление интенсивных болей в области ануса, кровянистых выделений из прямой кишки являются поводом обратиться к врачу – проктологу. Чаще всего, неосложненные формы геморроя лечат местными медикаментозными препаратами – кремами и свечами, в случае развития осложнений (ущемление узла, кровотечение) требуется хирургическое лечение.
В любом случае, при возникновении каких-либо симптомов, причиняющих беспокойство, желательно обратиться к врачу, ведь любое осложнение лучше предупредить или лечить в самой начальной стадии.
Черная слизь: что это означает
Если у человека появляется черная слизь, он мог вдыхать потенциально опасные загрязнители. Или у них могла быть основная инфекция или заболевание.
Слизь играет важную роль в носовых проходах и других полостях тела. Это помогает защитить от заражения и вреда от посторонних предметов. Слизь также помогает смазывать эти проходы и полости.
Во время болезни слизь часто скапливается в носовых проходах, и человек обычно может ее выдуть или стереть.
Мокрота, выделяемая в легких, очень похожа на слизь и также может указывать на проблему со здоровьем. Человек часто откашливает мокроту, когда в легких присутствуют вирусы, бактерии или нежелательные — возможно, раковые — клетки.
Прозрачная или светлая слизь часто не указывает на серьезную проблему со здоровьем, но если у человека появляется черная слизь или мокрота, ему следует как можно скорее обратиться к врачу.
Хотя черная мокрота не всегда является поводом для беспокойства, она может быть признаком рака легких или воздействия загрязнителя.Выявление причины поможет врачу порекомендовать лучший курс лечения.
Продолжайте читать, чтобы узнать больше о причинах появления черной слизи или мокроты и способах их лечения.
Загрязняющие вещества, инфекции и рак легких могут вызывать появление черной слизи или мокроты. Ниже мы обсудим эти и другие более частые причины.
Загрязняющие вещества
Загрязнители воздуха, включая частицы грязи или промышленных химикатов, могут вызывать появление темной слизи и мокроты.
Люди, которые живут или посещают районы с высоким уровнем загрязнения воздуха, могут испытывать черные или темные слизь и мокроту.
Иногда у шахтеров возникает заболевание, называемое пневмокониозом, после воздействия угольной пыли и других загрязнителей воздуха в шахтах. Другие профессиональные риски включают воздействие кремнезема и асбеста.
В целом, как только человек покидает зону сильного загрязнения, его слизь и мокрота приобретают более обычный цвет.
Курение или пассивное курение
Когда человек вдыхает дым, загрязняющие вещества и другие мелкие частицы дыма попадают в слизь и мокроту.Это может привести к тому, что эти вещества станут намного темнее. Дым также может вызвать сгущение мокроты в легких.
Кроме того, дым может повредить волосовидные реснички, которые помогают очистить легкие от мокроты. В результате человек будет откашливать более темную мокроту.
Дым от пожаров
Человек, подвергшийся сильному пожару, например пожар в доме или на рабочем месте, часто вдыхает сажу и пепел.
Как и у людей, которые курят или вдыхают загрязнители, частицы огня могут сделать слизь и мокроту черными.Это одна из причин, по которой пожарные носят специальные маски и баллоны с воздухом во время тушения пожара.
Туберкулез
Туберкулез (ТБ) — очень заразная бактериальная инфекция, вызывающая потемнение мокроты человека. Другие симптомы включают боль в груди, постоянный кашель и кровохарканье. Особенно подвержены туберкулезу люди с ослабленной иммунной системой.
Пневмония
Пневмония — потенциально смертельное заболевание, поражающее воздушные мешочки легких, в результате чего легкие наполняются жидкостью.
Помимо черной слизи и мокроты пневмония может вызывать боль в груди, одышку, жар и кашель. Вирусы, бактерии и другие инфекции могут вызывать пневмонию.
Грибковые инфекции в легких
Человек с ослабленной иммунной системой имеет повышенный риск развития грибковой инфекции, которая оседает в легких, как при туберкулезе. Люди, живущие в жарких условиях, также более склонны к развитию грибковых инфекций в легких.
Этот тип инфекции может вызвать кровотечение в дыхательных путях, и эта кровь делает слизь и мокроту темной или черной.
Рак легкого
По данным Американской ассоциации легких, около 541 000 человек, живущих в США, в настоящее время болеют или болеют раком легких.
Рак легких может вызывать ряд симптомов со стороны грудной клетки, включая темную мокроту. Если человек кашляет с кровью и у него темная или черная слизь и мокрота, ему следует как можно скорее обратиться к врачу.
Другие причины
Следующие проблемы со здоровьем также могут вызывать появление черной слизи и мокроты:
Варианты лечения черной слизи и мокроты различаются в зависимости от того, что вызывает обесцвечивание.
Для лечения основной инфекции врачу необходимо выяснить причину. Они могут порекомендовать противогрибковые или противовирусные препараты или антибиотики. Иногда врач назначает стероиды, чтобы уменьшить воспаление.
Людям, у которых из-за курения потемнела слизь, следует бросить курить. Помимо удаления слизи, отказ от курения приносит много пользы для здоровья.
Людям с раком легких требуется лечение, которое может включать хирургическое вмешательство, лучевую терапию, химиотерапию или целевое лечение.Человек должен обсудить свой план обслуживания со своим лечащим врачом.
Все, кто подвергается воздействию загрязнителей на регулярной основе, должны принимать меры предосторожности. Ношение маски или дыхательного аппарата может помочь предотвратить заражение.
Иногда лечение не требуется. Например, человек, подвергшийся воздействию загрязняющих веществ, таких как пыль, химические вещества или дым, в течение короткого периода времени, заметит, что их слизь возвращается к обычному цвету, как только воздействие загрязняющих веществ прекращается.
Темная или черная слизь иногда быстро принимает обычный цвет.Это может произойти, когда прекращается временное воздействие загрязнителя, например дыма.
Если изменение цвета обусловлено другими факторами, человеку следует как можно скорее обратиться к врачу.
Обратитесь к врачу, если какой-либо из перечисленных ниже симптомов сопровождается черной слизью:
- постоянный кашель
- лихорадка
- боль в груди
- одышка
- кашель с кровью
- кровь с примесью черной слизи или мокроты
Черная слизь часто является предупреждением о том, что что-то не так.Если у кого-то есть сомнения, им следует как можно скорее назначить встречу со своим врачом.
Когда человек получает правильное лечение, слизь и мокрота часто возвращаются к обычному цвету.
Черная слизь: что это означает
Когда у человека появляется черная слизь, он мог вдыхать потенциально опасные загрязнители. Или у них могла быть основная инфекция или заболевание.
Слизь играет важную роль в носовых проходах и других полостях тела.Это помогает защитить от заражения и вреда от посторонних предметов. Слизь также помогает смазывать эти проходы и полости.
Во время болезни слизь часто скапливается в носовых проходах, и человек обычно может ее выдуть или стереть.
Мокрота, выделяемая в легких, очень похожа на слизь и также может указывать на проблему со здоровьем. Человек часто откашливает мокроту, когда в легких присутствуют вирусы, бактерии или нежелательные — возможно, раковые — клетки.
Прозрачная или светлая слизь часто не указывает на серьезную проблему со здоровьем, но если у человека появляется черная слизь или мокрота, ему следует как можно скорее обратиться к врачу.
Хотя черная мокрота не всегда является поводом для беспокойства, она может быть признаком рака легких или воздействия загрязнителя. Выявление причины поможет врачу порекомендовать лучший курс лечения.
Продолжайте читать, чтобы узнать больше о причинах появления черной слизи или мокроты и способах их лечения.
Загрязняющие вещества, инфекции и рак легких могут вызывать появление черной слизи или мокроты. Ниже мы обсудим эти и другие более частые причины.
Загрязняющие вещества
Загрязнители воздуха, включая частицы грязи или промышленных химикатов, могут вызывать появление темной слизи и мокроты.
Люди, которые живут или посещают районы с высоким уровнем загрязнения воздуха, могут испытывать черные или темные слизь и мокроту.
Иногда у шахтеров возникает заболевание, называемое пневмокониозом, после воздействия угольной пыли и других загрязнителей воздуха в шахтах. Другие профессиональные риски включают воздействие кремнезема и асбеста.
В целом, как только человек покидает зону сильного загрязнения, его слизь и мокрота приобретают более обычный цвет.
Курение или пассивное курение
Когда человек вдыхает дым, загрязняющие вещества и другие мелкие частицы дыма попадают в слизь и мокроту.Это может привести к тому, что эти вещества станут намного темнее. Дым также может вызвать сгущение мокроты в легких.
Кроме того, дым может повредить волосовидные реснички, которые помогают очистить легкие от мокроты. В результате человек будет откашливать более темную мокроту.
Дым от пожаров
Человек, подвергшийся сильному пожару, например пожар в доме или на рабочем месте, часто вдыхает сажу и пепел.
Как и у людей, которые курят или вдыхают загрязнители, частицы огня могут сделать слизь и мокроту черными.Это одна из причин, по которой пожарные носят специальные маски и баллоны с воздухом во время тушения пожара.
Туберкулез
Туберкулез (ТБ) — очень заразная бактериальная инфекция, вызывающая потемнение мокроты человека. Другие симптомы включают боль в груди, постоянный кашель и кровохарканье. Особенно подвержены туберкулезу люди с ослабленной иммунной системой.
Пневмония
Пневмония — потенциально смертельное заболевание, поражающее воздушные мешочки легких, в результате чего легкие наполняются жидкостью.
Помимо черной слизи и мокроты пневмония может вызывать боль в груди, одышку, жар и кашель. Вирусы, бактерии и другие инфекции могут вызывать пневмонию.
Грибковые инфекции в легких
Человек с ослабленной иммунной системой имеет повышенный риск развития грибковой инфекции, которая оседает в легких, как при туберкулезе. Люди, живущие в жарких условиях, также более склонны к развитию грибковых инфекций в легких.
Этот тип инфекции может вызвать кровотечение в дыхательных путях, и эта кровь делает слизь и мокроту темной или черной.
Рак легкого
По данным Американской ассоциации легких, около 541 000 человек, живущих в США, в настоящее время болеют или болеют раком легких.
Рак легких может вызывать ряд симптомов со стороны грудной клетки, включая темную мокроту. Если человек кашляет с кровью и у него темная или черная слизь и мокрота, ему следует как можно скорее обратиться к врачу.
Другие причины
Следующие проблемы со здоровьем также могут вызывать появление черной слизи и мокроты:
Варианты лечения черной слизи и мокроты различаются в зависимости от того, что вызывает обесцвечивание.
Для лечения основной инфекции врачу необходимо выяснить причину. Они могут порекомендовать противогрибковые или противовирусные препараты или антибиотики. Иногда врач назначает стероиды, чтобы уменьшить воспаление.
Людям, у которых из-за курения потемнела слизь, следует бросить курить. Помимо удаления слизи, отказ от курения приносит много пользы для здоровья.
Людям с раком легких требуется лечение, которое может включать хирургическое вмешательство, лучевую терапию, химиотерапию или целевое лечение.Человек должен обсудить свой план обслуживания со своим лечащим врачом.
Все, кто подвергается воздействию загрязнителей на регулярной основе, должны принимать меры предосторожности. Ношение маски или дыхательного аппарата может помочь предотвратить заражение.
Иногда лечение не требуется. Например, человек, подвергшийся воздействию загрязняющих веществ, таких как пыль, химические вещества или дым, в течение короткого периода времени, заметит, что их слизь возвращается к обычному цвету, как только воздействие загрязняющих веществ прекращается.
Темная или черная слизь иногда быстро принимает обычный цвет.Это может произойти, когда прекращается временное воздействие загрязнителя, например дыма.
Если изменение цвета обусловлено другими факторами, человеку следует как можно скорее обратиться к врачу.
Обратитесь к врачу, если какой-либо из перечисленных ниже симптомов сопровождается черной слизью:
- постоянный кашель
- лихорадка
- боль в груди
- одышка
- кашель с кровью
- кровь с примесью черной слизи или мокроты
Черная слизь часто является предупреждением о том, что что-то не так.Если у кого-то есть сомнения, им следует как можно скорее назначить встречу со своим врачом.
Когда человек получает правильное лечение, слизь и мокрота часто возвращаются к обычному цвету.
Черная слизь: что это означает
Когда у человека появляется черная слизь, он мог вдыхать потенциально опасные загрязнители. Или у них могла быть основная инфекция или заболевание.
Слизь играет важную роль в носовых проходах и других полостях тела.Это помогает защитить от заражения и вреда от посторонних предметов. Слизь также помогает смазывать эти проходы и полости.
Во время болезни слизь часто скапливается в носовых проходах, и человек обычно может ее выдуть или стереть.
Мокрота, выделяемая в легких, очень похожа на слизь и также может указывать на проблему со здоровьем. Человек часто откашливает мокроту, когда в легких присутствуют вирусы, бактерии или нежелательные — возможно, раковые — клетки.
Прозрачная или светлая слизь часто не указывает на серьезную проблему со здоровьем, но если у человека появляется черная слизь или мокрота, ему следует как можно скорее обратиться к врачу.
Хотя черная мокрота не всегда является поводом для беспокойства, она может быть признаком рака легких или воздействия загрязнителя. Выявление причины поможет врачу порекомендовать лучший курс лечения.
Продолжайте читать, чтобы узнать больше о причинах появления черной слизи или мокроты и способах их лечения.
Загрязняющие вещества, инфекции и рак легких могут вызывать появление черной слизи или мокроты. Ниже мы обсудим эти и другие более частые причины.
Загрязняющие вещества
Загрязнители воздуха, включая частицы грязи или промышленных химикатов, могут вызывать появление темной слизи и мокроты.
Люди, которые живут или посещают районы с высоким уровнем загрязнения воздуха, могут испытывать черные или темные слизь и мокроту.
Иногда у шахтеров возникает заболевание, называемое пневмокониозом, после воздействия угольной пыли и других загрязнителей воздуха в шахтах. Другие профессиональные риски включают воздействие кремнезема и асбеста.
В целом, как только человек покидает зону сильного загрязнения, его слизь и мокрота приобретают более обычный цвет.
Курение или пассивное курение
Когда человек вдыхает дым, загрязняющие вещества и другие мелкие частицы дыма попадают в слизь и мокроту.Это может привести к тому, что эти вещества станут намного темнее. Дым также может вызвать сгущение мокроты в легких.
Кроме того, дым может повредить волосовидные реснички, которые помогают очистить легкие от мокроты. В результате человек будет откашливать более темную мокроту.
Дым от пожаров
Человек, подвергшийся сильному пожару, например пожар в доме или на рабочем месте, часто вдыхает сажу и пепел.
Как и у людей, которые курят или вдыхают загрязнители, частицы огня могут сделать слизь и мокроту черными.Это одна из причин, по которой пожарные носят специальные маски и баллоны с воздухом во время тушения пожара.
Туберкулез
Туберкулез (ТБ) — очень заразная бактериальная инфекция, вызывающая потемнение мокроты человека. Другие симптомы включают боль в груди, постоянный кашель и кровохарканье. Особенно подвержены туберкулезу люди с ослабленной иммунной системой.
Пневмония
Пневмония — потенциально смертельное заболевание, поражающее воздушные мешочки легких, в результате чего легкие наполняются жидкостью.
Помимо черной слизи и мокроты пневмония может вызывать боль в груди, одышку, жар и кашель. Вирусы, бактерии и другие инфекции могут вызывать пневмонию.
Грибковые инфекции в легких
Человек с ослабленной иммунной системой имеет повышенный риск развития грибковой инфекции, которая оседает в легких, как при туберкулезе. Люди, живущие в жарких условиях, также более склонны к развитию грибковых инфекций в легких.
Этот тип инфекции может вызвать кровотечение в дыхательных путях, и эта кровь делает слизь и мокроту темной или черной.
Рак легкого
По данным Американской ассоциации легких, около 541 000 человек, живущих в США, в настоящее время болеют или болеют раком легких.
Рак легких может вызывать ряд симптомов со стороны грудной клетки, включая темную мокроту. Если человек кашляет с кровью и у него темная или черная слизь и мокрота, ему следует как можно скорее обратиться к врачу.
Другие причины
Следующие проблемы со здоровьем также могут вызывать появление черной слизи и мокроты:
Варианты лечения черной слизи и мокроты различаются в зависимости от того, что вызывает обесцвечивание.
Для лечения основной инфекции врачу необходимо выяснить причину. Они могут порекомендовать противогрибковые или противовирусные препараты или антибиотики. Иногда врач назначает стероиды, чтобы уменьшить воспаление.
Людям, у которых из-за курения потемнела слизь, следует бросить курить. Помимо удаления слизи, отказ от курения приносит много пользы для здоровья.
Людям с раком легких требуется лечение, которое может включать хирургическое вмешательство, лучевую терапию, химиотерапию или целевое лечение.Человек должен обсудить свой план обслуживания со своим лечащим врачом.
Все, кто подвергается воздействию загрязнителей на регулярной основе, должны принимать меры предосторожности. Ношение маски или дыхательного аппарата может помочь предотвратить заражение.
Иногда лечение не требуется. Например, человек, подвергшийся воздействию загрязняющих веществ, таких как пыль, химические вещества или дым, в течение короткого периода времени, заметит, что их слизь возвращается к обычному цвету, как только воздействие загрязняющих веществ прекращается.
Темная или черная слизь иногда быстро принимает обычный цвет.Это может произойти, когда прекращается временное воздействие загрязнителя, например дыма.
Если изменение цвета обусловлено другими факторами, человеку следует как можно скорее обратиться к врачу.
Обратитесь к врачу, если какой-либо из перечисленных ниже симптомов сопровождается черной слизью:
- постоянный кашель
- лихорадка
- боль в груди
- одышка
- кашель с кровью
- кровь с примесью черной слизи или мокроты
Черная слизь часто является предупреждением о том, что что-то не так.Если у кого-то есть сомнения, им следует как можно скорее назначить встречу со своим врачом.
Когда человек получает правильное лечение, слизь и мокрота часто возвращаются к обычному цвету.
Черная слизь: что это означает
Когда у человека появляется черная слизь, он мог вдыхать потенциально опасные загрязнители. Или у них могла быть основная инфекция или заболевание.
Слизь играет важную роль в носовых проходах и других полостях тела.Это помогает защитить от заражения и вреда от посторонних предметов. Слизь также помогает смазывать эти проходы и полости.
Во время болезни слизь часто скапливается в носовых проходах, и человек обычно может ее выдуть или стереть.
Мокрота, выделяемая в легких, очень похожа на слизь и также может указывать на проблему со здоровьем. Человек часто откашливает мокроту, когда в легких присутствуют вирусы, бактерии или нежелательные — возможно, раковые — клетки.
Прозрачная или светлая слизь часто не указывает на серьезную проблему со здоровьем, но если у человека появляется черная слизь или мокрота, ему следует как можно скорее обратиться к врачу.
Хотя черная мокрота не всегда является поводом для беспокойства, она может быть признаком рака легких или воздействия загрязнителя. Выявление причины поможет врачу порекомендовать лучший курс лечения.
Продолжайте читать, чтобы узнать больше о причинах появления черной слизи или мокроты и способах их лечения.
Загрязняющие вещества, инфекции и рак легких могут вызывать появление черной слизи или мокроты. Ниже мы обсудим эти и другие более частые причины.
Загрязняющие вещества
Загрязнители воздуха, включая частицы грязи или промышленных химикатов, могут вызывать появление темной слизи и мокроты.
Люди, которые живут или посещают районы с высоким уровнем загрязнения воздуха, могут испытывать черные или темные слизь и мокроту.
Иногда у шахтеров возникает заболевание, называемое пневмокониозом, после воздействия угольной пыли и других загрязнителей воздуха в шахтах. Другие профессиональные риски включают воздействие кремнезема и асбеста.
В целом, как только человек покидает зону сильного загрязнения, его слизь и мокрота приобретают более обычный цвет.
Курение или пассивное курение
Когда человек вдыхает дым, загрязняющие вещества и другие мелкие частицы дыма попадают в слизь и мокроту.Это может привести к тому, что эти вещества станут намного темнее. Дым также может вызвать сгущение мокроты в легких.
Кроме того, дым может повредить волосовидные реснички, которые помогают очистить легкие от мокроты. В результате человек будет откашливать более темную мокроту.
Дым от пожаров
Человек, подвергшийся сильному пожару, например пожар в доме или на рабочем месте, часто вдыхает сажу и пепел.
Как и у людей, которые курят или вдыхают загрязнители, частицы огня могут сделать слизь и мокроту черными.Это одна из причин, по которой пожарные носят специальные маски и баллоны с воздухом во время тушения пожара.
Туберкулез
Туберкулез (ТБ) — очень заразная бактериальная инфекция, вызывающая потемнение мокроты человека. Другие симптомы включают боль в груди, постоянный кашель и кровохарканье. Особенно подвержены туберкулезу люди с ослабленной иммунной системой.
Пневмония
Пневмония — потенциально смертельное заболевание, поражающее воздушные мешочки легких, в результате чего легкие наполняются жидкостью.
Помимо черной слизи и мокроты пневмония может вызывать боль в груди, одышку, жар и кашель. Вирусы, бактерии и другие инфекции могут вызывать пневмонию.
Грибковые инфекции в легких
Человек с ослабленной иммунной системой имеет повышенный риск развития грибковой инфекции, которая оседает в легких, как при туберкулезе. Люди, живущие в жарких условиях, также более склонны к развитию грибковых инфекций в легких.
Этот тип инфекции может вызвать кровотечение в дыхательных путях, и эта кровь делает слизь и мокроту темной или черной.
Рак легкого
По данным Американской ассоциации легких, около 541 000 человек, живущих в США, в настоящее время болеют или болеют раком легких.
Рак легких может вызывать ряд симптомов со стороны грудной клетки, включая темную мокроту. Если человек кашляет с кровью и у него темная или черная слизь и мокрота, ему следует как можно скорее обратиться к врачу.
Другие причины
Следующие проблемы со здоровьем также могут вызывать появление черной слизи и мокроты:
Варианты лечения черной слизи и мокроты различаются в зависимости от того, что вызывает обесцвечивание.
Для лечения основной инфекции врачу необходимо выяснить причину. Они могут порекомендовать противогрибковые или противовирусные препараты или антибиотики. Иногда врач назначает стероиды, чтобы уменьшить воспаление.
Людям, у которых из-за курения потемнела слизь, следует бросить курить. Помимо удаления слизи, отказ от курения приносит много пользы для здоровья.
Людям с раком легких требуется лечение, которое может включать хирургическое вмешательство, лучевую терапию, химиотерапию или целевое лечение.Человек должен обсудить свой план обслуживания со своим лечащим врачом.
Все, кто подвергается воздействию загрязнителей на регулярной основе, должны принимать меры предосторожности. Ношение маски или дыхательного аппарата может помочь предотвратить заражение.
Иногда лечение не требуется. Например, человек, подвергшийся воздействию загрязняющих веществ, таких как пыль, химические вещества или дым, в течение короткого периода времени, заметит, что их слизь возвращается к обычному цвету, как только воздействие загрязняющих веществ прекращается.
Темная или черная слизь иногда быстро принимает обычный цвет.Это может произойти, когда прекращается временное воздействие загрязнителя, например дыма.
Если изменение цвета обусловлено другими факторами, человеку следует как можно скорее обратиться к врачу.
Обратитесь к врачу, если какой-либо из перечисленных ниже симптомов сопровождается черной слизью:
- постоянный кашель
- лихорадка
- боль в груди
- одышка
- кашель с кровью
- кровь с примесью черной слизи или мокроты
Черная слизь часто является предупреждением о том, что что-то не так.Если у кого-то есть сомнения, им следует как можно скорее назначить встречу со своим врачом.
Когда человек получает правильное лечение, слизь и мокрота часто возвращаются к обычному цвету.
Причина откашливания ФЛЕГМ с черными прожилками.
Привет. Спасибо, что разместили свой запрос на DoctorSpring.com
Курение, загрязнение воздуха, атракоз (болезнь угольных рабочих), загрязнение воздуха, грибковые инфекции, такие как аспергиллез и т. Д., Могут вызвать появление черноватых пятнышек в мокроте, как показано на рисунке.Нельзя однозначно сказать, когда эти пятнышки перестанут кашлять, как только бросят курить. это зависит от того, сколько дыма внутри. !
Тем не менее, исследование окраски по Граму и, если необходимо, окраска мокроты по Гимзе — это относительно дешевое обследование, которое я бы рекомендовал, чтобы исключить грибковую инфекцию, особенно если вы страдаете диабетом. и не холестрол. к сожалению, если у вас высокий уровень hba1c, это означает, что диабет не контролируется, и вам нужно активизировать лечение)
Итак, чтобы сократить длинный ответ, я предлагаю вам также сделать исследование мокроты, а затем расслабьтесь, поскольку это может быть последствием курения.в этом случае это безвредно и самоограничивается.
Не стесняйтесь обсуждать дальше,
С уважением
Д-р Джейкоб Джордж P
MD, FCCP
Пациент ответил:
Спасибо, доктор, вы как бы подтвердили то, что я уже нашел, читая в Интернете, некоторые из этих грибковых инфекций выглядят так, как будто они могут быть очень серьезными, они обычно заразны, если это так, нужно ли проверять мою жену и детей? Да, я понимаю, что метформин и инсулин, которые я принимаю, предназначены для сахара, просто удивлялся, могут ли они вызвать черную мокроту.Завтра я должен пройти рентген грудной клетки, и мне также дали чашку с образцом, чтобы выплюнуть этот материал в следующий раз, когда это случилось, чтобы заставить лабораторию взглянуть на это. Я предполагаю, что, сделав это, они смогут увидеть, не инфекция ли это, или грибок, или смола, или что-то еще из легких с того времени, когда я курил, мой вопрос был в том, разве к настоящему моменту эта задница не вычистила все это, я имею в виду, что это было около двух лет? Или на это уходит много времени? Просто любопытно. Я предполагаю, как вы сказали, первым шагом будет сделать рентген грудной клетки и образец мокроты исследовать, а затем пойти оттуда, я полагаю, со временем он очистится сам, если он сейчас очищает все черное? Это что-то вроде мокроты и индикатора засохшей крови, или симптом рака, или что-то в меньшей степени.Я понимаю, что у вас нет возможности узнать без результатов лабораторных исследований, но мне просто интересно узнать о раке легких, что может произойти с красной кровью, черными очками или чем-то еще, или ничего? Спасибо за вашу помощь и полезные ответы, потому что я живу в Эстонии в Восточной Европе и я американец, и иногда здесь существует языковой барьер. Спасибо Кевин Керр
Привет. Спасибо, что разместили продолжение.
Грибковая инфекция — если она присутствует, то, как вы боитесь, не заразна, поэтому ваша семья должна быть в безопасности.Обычно это наблюдается у пациентов, страдающих диабетом или другим подавлением иммунитета.
Лекарства не вызывают симптомов. Время, когда вы бросили курить, и появление этих симптомов не очень хорошо коррелируют с дымом, однако это возможно. Рак легких тоже не имеет такого симптома.
В ожидании результатов исследования мазка мокроты и рентгенографии грудной клетки.
С уважением,
Д-р Джейкоб Джордж
Пациент ответил:
Думаю, я могу задать еще один вопрос.Сегодня мне сделали рентген легких / грудной клетки, моя свекровь — терапевт, посмотрела на нее и сказала, что в какой-то области есть инфамация, но больше ничего. Она считает, что причиной черных очков мог быть мой живот. У меня немного лишний вес, 215 фунтов и 5 футов 10 дюймов, и она думает, что это желудочный сок выходит ночью, затем попадает в легкие, а затем я откашливаю его с мокротой? Возможно ли это или логично. отправка мокроты с черными стеклами в лабораторию в следующую пятницу для анализа.Спасибо
Привет.
Позвольте мне ответить на ваши вопросы один за другим:
Думаю, я могу задать еще один вопрос. Сегодня мне сделали рентген легких / грудной клетки, моя свекровь — терапевт, посмотрела на нее и сказала, что в какой-то области есть воспаление, но не более того. : —
Мне нужно много объяснений для этого простого предложения. что она назвала воспалением? почему она так сказала? была пневмония? какая часть легкого ?? /// она должна вам объяснение!
Она считает, что причиной черных очков мог быть мой живот.У меня немного избыточный вес, 215 фунтов и 5 футов 10 футов, и она думает, что это желудочный сок, который выходит ночью, затем попадает в легкие, а затем я откашливаю его с мокротой?
Для меня это не кажется возможным !. Первое — у вас должны быть симптомы желудочного попадания в легкие, чего у вас нет. 2-й — почему он должен менять цвет, когда попадает в легкие? опять без объяснения. так что я буду ждать отчета о пятне по грамму мокроты.
С уважением
Jacob GEORGE P,
MD, FCCP, IDCCM
Пациент ответил:
Она сказала, что воспаление в бронхах слева от сердца.Никаких признаков пневмонии, и да, вы правы, у меня нет симптомов Гурда или Кислотного рефлюкса, и я не принимаю лекарства от них … Тест на культуру черной мокроты, который я делаю в следующую пятницу, я пришлю вам результаты тогда, спасибо. Кевин Керр
Привет.
Вероятно, воспаление левой нижней части. Что ж, это мало помогает, пока нет пневмонии.
Будет ждать результатов мокроты перед следующим ходом, если возможно, пришлите мне jpg-изображение рентгеновского снимка грудной клетки вместе с результатом мокроты.
С уважением.
Что цвет вашей мокроты говорит о вашем здоровье
Откашливание мокроты или чихание соплей — все это часть борьбы с простудой.
И какими бы отвратительными они ни были, эти липкие вещества действительно дают важные сведения о вашем здоровье.
Доктор Сара Брюэр, врач общей практики, говорит, что и то, и другое может дать явные признаки того, насколько хорошо ваше тело справляется с простудой или респираторной инфекцией.
«Тот факт, что у вас насморк или кашель мокроты, показывает, что ваше тело борется с инфекцией и, надеюсь, выводит ее из организма», — объясняет она.
«Кроме того, цвет вашей мокроты может показать, насколько серьезна ваша инфекция.
‘Если он сильно обесцвечен, например, в зеленый или коричневый, или в крови, целесообразно обратиться за медицинской помощью к фармацевту или терапевту.
Здесь доктор Брюэр показывает, что ваше тело, возможно, пытается вам сказать….
Доктор Сара Брюэр, терапевт, говорит, что слизь может служить контрольным признаком того, насколько хорошо ваше тело справляется с простудой или респираторной инфекцией.
Сопли или слизь — это, по сути, мокрота, выходящая из носа.
И как бы грубо это ни казалось, на самом деле он защищает нас, сохраняя наши легкие, дыхательные пути и носовые ходы влажными.
Поскольку он липкий, он постоянно улавливает мельчайшие частицы из воздуха, которым мы вдыхаем, такие как аллергены, загрязнения и пыль, и фильтрует их, прежде чем они попадут в легкие.
Слизь также несет в себе антитела и иммунные клетки, которые помогают бороться с инфекцией.
У всех нас постоянно выделяется прозрачная жидкая слизь — она естественным образом вырабатывается слизистой оболочкой носа, чтобы помочь промыть нос.
Но если вы это замечаете, а их много, это сигнал, что все не так.
БЕЛЫЙ
Это означает, что ткани в носу опухли, поэтому слизь в носу не может проходить через носовые ходы так быстро, как обычно.
Он становится толще, мутным и мутным из-за низкого уровня влажности.
Если вы откашляете белой мокротой, это может означать, что у вас инфекция верхних дыхательных путей, например, простуда, или аллергия, которая может вызвать заложенность носовых пазух.
ЖЕЛТЫЙ ИЛИ ЗЕЛЕНЫЙ
Если он имеет густую консистенцию и довольно темный, это означает, что у вас вирусная или бактериальная инфекция.
Это может быть в ваших пазухах или в нижних дыхательных путях, если вы кашляете из легких.
Темно-желтый и даже зеленый цвет появляется, когда белые кровяные тельца устремляются в борьбу с инфекцией.
Слизь защищает людей, поддерживая влажность легких, дыхательных путей и носовых ходов и неся антитела и иммунные клетки.
‘У здоровых людей желто-зеленые выделения при кашле обычно вызываются вирусной инфекцией.- объясняет доктор Эш Хусейн, врач-терапевт-терапевт в больнице Спайр Буши в Хартфордшире.
ПОЧЕМУ ВЫ ПОЛУЧАЕТЕ НОС
Избыточная слизь сигнализирует о воспалении, скорее всего, из-за аллергии или инфекции.
Воспаление раздражает слизистую носа и расширяет там кровеносные сосуды, что приводит к насморку.
Обычно происходит то, что реснички (крошечные волосковидные структуры на клетках, выстилающих нос) сметают слизь к задней части глотки, и мы проглатываем ее, не осознавая этого.
Но в холодную погоду эти клетки действуют медленнее или даже парализованы, из-за чего у вас течет из носа.
Даже прозрачная жидкая слизь — хороший знак, потому что это означает, что ваши носовые ходы не борются с простудой.
Это также означает, что вода, антитела, ферменты, белок и растворенные соли, из которых состоит слизь, могут выполнять свою работу — поддерживать влажность носовых ходов.
‘У курильщиков с хроническим заболеванием легких выделение большего количества мокроты, чем обычно, с увеличенной толщиной и изменением цвета на желтый или зеленый, свидетельствует об инфекции.«Обратитесь к врачу, так как вам могут понадобиться антибиотики».
РОЗОВЫЙ ИЛИ КРАСНЫЙ
Это может быть признаком того, что у вас есть жидкость в легких (состояние, называемое отеком легких) — у людей, страдающих этим, выделяется очень характерная пенистая розовая мокрота.
«Это самый важный цвет с точки зрения беспокойства», — говорит д-р Хусейн.
«Если ваша мокрота ржавая или в пятнах крови, вам следует срочно обратиться к врачу».
Ярко-красная кровь может быть вызвана кашлем или инфекцией грудной клетки.Часто бывает у курящих пожилых людей.
Однако небольшое окрашивание слизи кровью обычно не вызывает беспокойства, если у вас простуда или бронхит.
Это может быть вызвано раздражением и воспалением, а также постоянным сморканием.
Однако, если у вас нет простуды, целесообразно обратиться к врачу, особенно если у вас есть другие симптомы, такие как постоянный кашель, потеря веса или лихорадка.
Красная, коричневая и черная слизь могут быть вызваны курением, согласно GP
КОРИЧНЕВЫЙ
Гернси. Вероятность появления такой слизи выше, если вы курите, особенно если вы заядлый курильщик.
Слизь коричневого цвета может быть вызвана засохшей кровью в результате кровотечения из носа, простуды или ковыряния в носу.
Это также может быть вызвано загрязнением воздуха и вдыханием дыма от пожара.
ЧЕРНЫЙ
Черная слизь может быть вызвана вдыханием темной грязи или пыли. Курение также может вызвать появление черных полос в слизи.
Как правило, чем темнее мокрота, тем выше вероятность того, что у вас происходит что-то серьезное.
Это может быть грибковая или бактериальная пневмония или заболевание легких, связанное с длительным вдыханием раздражителей и / или пыли.
В этом случае первым делом вам следует обратиться к терапевту.
НАИЛУЧШИЕ ВАРИАНТЫ ЛЕЧЕНИЯ
Если инфекция вирусная, антибиотики не помогут — они назначаются только в случае вероятности бактериальной инфекции (на основании осмотра и, в некоторых случаях, анализа мокроты путем ее культивирования).
При простуде, легком бронхите или синусите я рекомендую Pelargonium.
Это традиционное лечебное средство на травах, и я твердо верю, что это наиболее эффективное и естественное средство для борьбы с болью в горле, кашлем и насморком.
Испытания показывают, что он останавливает репликацию некоторых типов вирусов простуды и гриппа, увеличивая скорость движения ресничек (волосков в носу), помогая выводить слизь.
Он также блокирует места посадки, необходимые бактериям для прилипания к клеточным стенкам. Это означает, что они легче выводятся, поскольку слизь выводится из дыхательных путей.
Пеларгония также стимулирует действие иммунных клеток (лейкоцитов, очищающих макрофагов, естественных клеток-киллеров), которые поглощают и убивают бактерии и вирусы.
Попробуйте Pelargonium Cold Relief от Healthspan — это 10-дневный курс за 14,45 фунтов стерлингов.
(Всегда проконсультируйтесь с вашим терапевтом, прежде чем принимать травяные или другие лекарства вместе с лекарствами, отпускаемыми по рецепту.)
Ибупрофен может уменьшить боль и жар, а также пить много жидкости, чтобы избежать обезвоживания.
Кроме того, вдыхайте противоотечные масла (например, Olbas) и используйте физиологический раствор для полоскания носа, например Sterimar, чтобы облегчить заложенность носа и помочь разжижить мокроту.
Заболел? Не пугайтесь слизи
В этом сезоне холод не только в погоде; это также в наших телах.А переизбыток слизи — один из основных побочных физических эффектов болезни, но он с нами постоянно.
«Слизь выполняет несколько функций», — сказал Discovery News доктор Джеффри Шпигель, профессор отоларингологии Медицинской школы Бостонского университета. Он «покрывает и увлажняет мембраны во рту и носу, не давая этим слоям высыхать. Но он также защищает ваше тело, улавливая загрязнения, которые хотели бы проникнуть через относительно тонкие мембраны» в этих областях.
Ваша слизь действует как вышибала в клубе; он удерживает нежелательные от вашего тела.
Как описывает доктор Шпигель: «Представьте, что вы находитесь в грязной среде» — в комнате, которую вы красите, в пыльном месте или где-то с сажей. После этого вы увидите «черные точки в вашей слизи, когда вы высморкаетесь», которые были бы в вашем теле, если бы не ваша слизь.
Липкой консистенции слизи достаточно, чтобы захватывать предметы, когда они проходят мимо, ловя их своей липкостью, похожей на липкую бумагу.
Слизь вырабатывается бокаловидными клетками, названными так из-за их сходства с бокалом, во рту и в носу. Клетки создают слизь из воды, белков и полисахаридов, поэтому она может покрывать ваши носовые пазухи и мембраны рта, создавая неприятный защитный барьер.
Затем, когда мы заболеваем, наше тело пытается очиститься от бактерий и вирусов. Бокаловидные клетки увеличивают обороты, чтобы смыть оболочки, в результате чего образуется еще больше слизи. Как сказал доктор Шпигель: «Умная мнемоника -« разбавление — это решение проблемы загрязнения ».«Чем больше слизи у нас выходит из носовых пазух и через рот — в виде мокроты — тем больше пытается очистить наш организм.
Как только ваше тело начинает бороться с инфекцией, слизь усиливается и прыгает, чтобы убрать отходы лейкоцитов. Когда наши герои кровяных телец падают, слизь уносит с собой их отходы, поскольку они просачиваются из тела.
Обычно слизь чистая. Но если организм борется с бактериальный враг, слизь станет зеленой или желтой по мере борьбы белых кровяных телец.В борьбе с простудой (которая представляет собой вирус, который слишком мал, чтобы бороться с ним), наши лейкоциты играют меньшую роль, поэтому слизь остается чистой. Итак, если вы заболели, посмотрите в свои ткани, и это может дать вам ключ к пониманию бактериальной или вирусной инфекции.
НОВОСТИ: Разделение носа
Часто мы связываем слизь с давлением в носовых пазухах. Но прежде чем вы потянетесь за салфеткой, доктор Шпигель напоминает, что проблемы с давлением совершенно разные.
Пазухи чувствительны к изменениям давления, потому что, как в самолете, они регулируют давление внутри вашей головы при изменении давления снаружи.Когда вы заболеете, ткани в носу начинают опухать. По мере того как естественные дверные проемы в пазухах набухают, вы чувствуете разницу давления как боль в пазухах.
Затем, по мере того, как уровень слизи увеличивается, мы запасаемся тканями, но некоторые утверждают, что сморкание может только усугубить ситуацию.

