Лечение дерматита. Дерматология в Майя Клиник в Казани
Дерматит – заболевание кожи или воспалительный процесс, появляющийся в результате воздействия на организм внешних либо внутренних факторов. Поражение кожи может быть вызвано химическими, биологическими, физическими фактором. В наши дни дерматит часто встречается у детей и взрослых по причине сложной экологической обстановки. Наиболее распространенной формой принято считать дерматит, связанный с действием на организм аллергенов.
Причины дерматитов
Наиболее часто в качестве физических факторов выступает механическое раздражение, такие как трение кожи или давление на неё, а также воздействие солнечных лучей, высоких и низких температур и др. Не менее редко дерматиты вызываются химическими агентами, с которыми человек встречается в своей повседневной жизни. Это и облигатные раздражители, вызывающие поражение кожи у любого человека, и факультативные, вызывающие дерматит у лиц с повышенной чувствительностью к тому или иному веществу.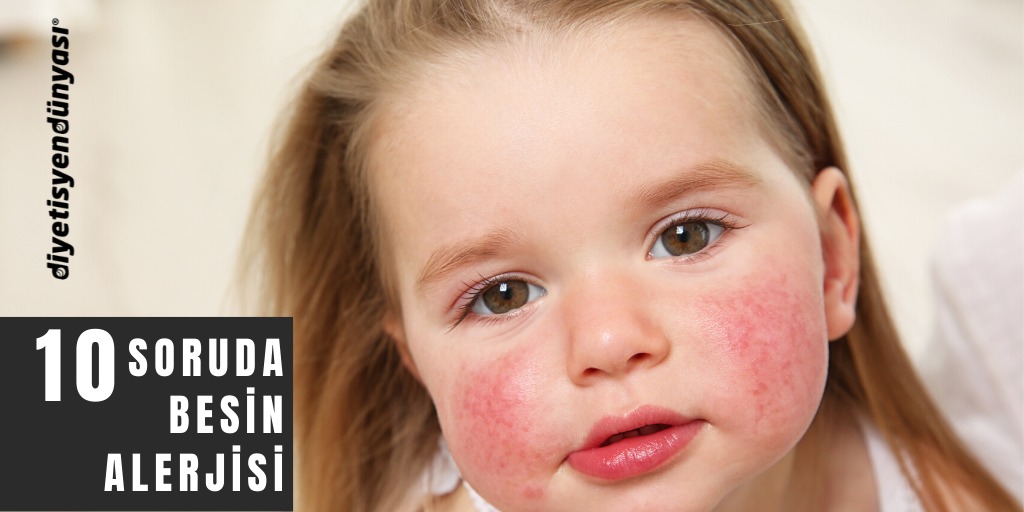
К дерматитам, вызываемым факторами внешней среды необходимо относить:
- Потертость,
- Омозолелость,
- Опрелость,
- Фотодерматит,
- Лучевой дерматит,
- Дерматиты от воздействия электрического тока,
- Ожоги,
- Ознобление,
- Отморожение и аллергический дерматит.
Независимо от того, каким фактором вызвано поражение кожи, для всех дерматитов характерны соответствующие признаки: очертания очага поражения и локализация чётко ограничиваются площадью, на которые он воздействовал, а также быстрое разрешение поражения после устранения раздражителя.
Классификация
Заболевание может иметь острую и хроническую форму. По природе раздражителя и типа поражения организма различают простой и аллергический дерматит.
- Крапивница;
- Аллергический дерматит;
- Себорейный дерматит;
- Контактный дерматит токсидермия;
- Экзема; атопический дерматит.
Раздражителем может быть не один, а одновременно несколько аллергенов. В результате аллергической реакции организма появляются симптомы дерматита. Причем, в отличие от простого, аллергический дерматит появляется не сразу после контакта с негативным фактором, а спустя пару недель.
Наблюдается замедленная реакция организма на аллерген и немедленная (при контакте с инородными веществами, антигенами в редких случаях происходит анафилактический шок). Такие заболевания являются контактными, так как сопровождаются непосредственным контактом кожи и вредной среды. Если же инородные вещества попадают внутрь, организм реагирует наружными высыпаниями и покраснением кожи, такое заболевание носит название токсидермия. Лекарственные препараты, пищевые добавки, некоторые продукты и вещества, попадающие внутрь, вызывают аллергическую реакцию, сопровождающуюся дерматитом.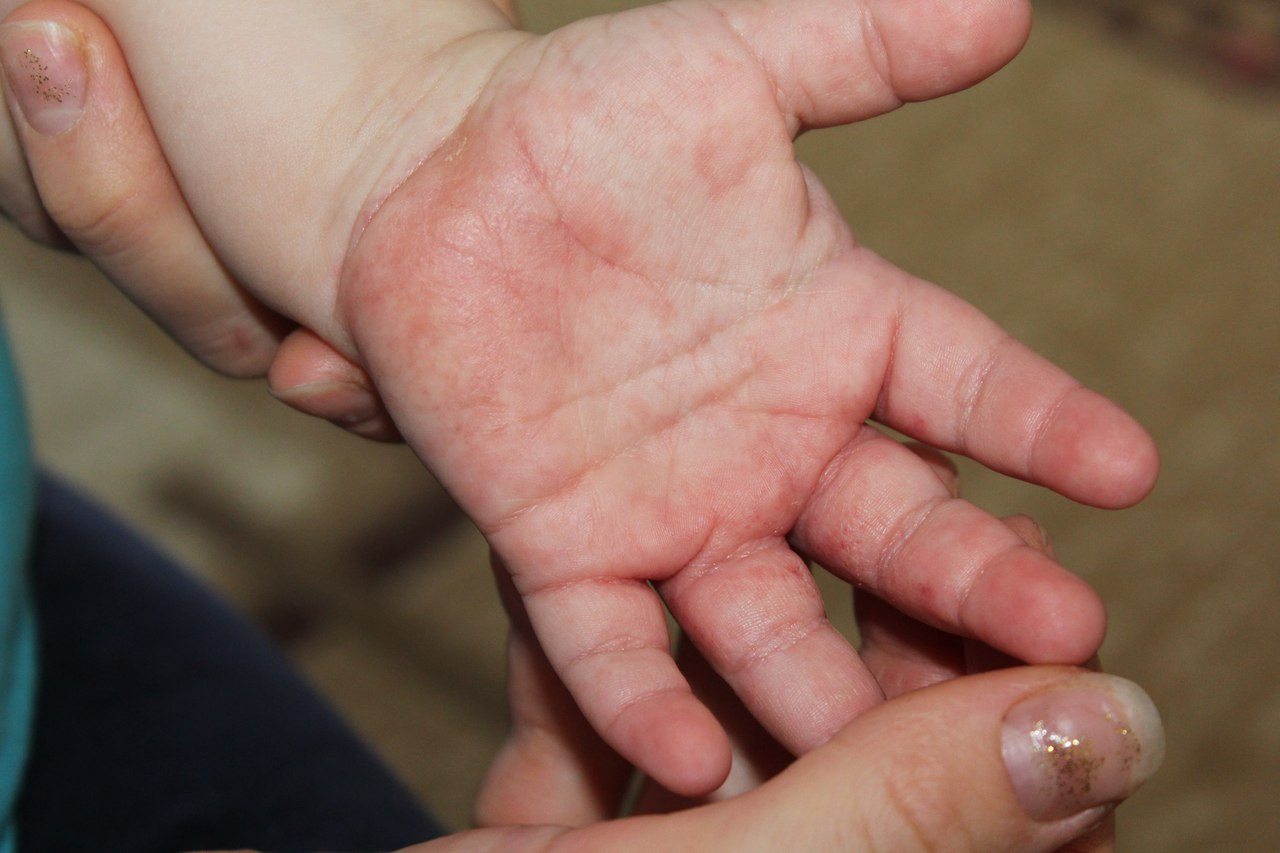
Симптомы дерматита
Простой дерматит проявляется в виде воспаления кожных покровов, покраснения, жжения и зуда, иногда появляются мелкие пузыри. Хронический дерматит имеет симптомы:
- Отечность,
- Синюшность,
- Шелушение,
- Ороговение,
- Уплотнение ткани.
Аллергический дерматит имеет следующие симптомы:
- Яркая,
- Красная кожа,
- Отечность,
- Мелкие пузыри,
- Которые могут лопаться с образованием экзем.
Общие симптомы дерматитов:
- Яркое покраснение;
- Зуд;
- Жжение;
- Отечность;
- Повышенная температура пораженного участка кожи и ощущение в этом месте жара;
- Появление на кожных покровах волдырей или пузырей;
- Боль в очаге поражения.
Эфемерные высыпания характерны для крапивницы, с образованием пузырей или волдырей с болью, жжением и зудом. При заживающем воспалении на коже остаются чешуйки, заметные корки. Все эти явления сказываются на общем состоянии организма, в результате чего появляется дискомфорт, раздражительность и бессонница.
Все эти явления сказываются на общем состоянии организма, в результате чего появляется дискомфорт, раздражительность и бессонница.
Атопический дерматит
Атопический дерматит (АД) — хроническое генетически обусловленное воспалительное поражение кожи аллергической природы. Его могут вызывать несколько и даже очень много факторов — аллергенов, поступающих в организм ребенка пищевым (с продуктами), контактным (при соприкосновении кожи с одеждой и т.д.) или респираторным путем (при вдыхании пыльцы, пыли).
Атопический дерматит у детей обычно развивается в раннем детском возрасте (чаще всего — в 2-3 месяца) и проходит к 3-4 годам, но может оставаться на всю жизнь. Стоит отметить, что дерматит у новорожденных появляется не ранее двух месяцев от рождения.
Риск развития атопического дерматита повышается при наследственной предрасположенности к аллергическим реакциям, а также если будущая мама употребляет в пищу большое количество аллергенов (например, цитрусовых, клубники и пр. ), особенно в последнем триместре беременности.
), особенно в последнем триместре беременности.
Как проявляется?
Появлению первых признаков детского дерматита способствует употребление в пищу белков коровьего молока (обычно при введении смесей), а также яиц, цитрусовых, клубники, земляники, овсяной и других каш. Если малыш находится на грудном вскармливании, то диатез может проявиться как следствие употребления кормящей матерью этих продуктов. Реже сыпь возникает при носке одежды, выстиранной стиральным порошком.
Атопический дерматит протекает с обострениями и ремиссиями. Обострения кожных проявлений могут быть вызваны как нарушением диеты, так и резкой сменой погоды, сопутствующими заболеваниями, дисбактериозом, проведением прививок и т.д. В тоже время поездка на море может значительно улучшить состояние ребенка.
Самыми частыми проявлениями дерматитов у детей являются покраснение, сухость и шелушение щек (покраснение может уменьшаться или полностью исчезать при выходе на холод, а затем возобновляться). С раннего возраста у таких малышей могут отмечаться общая сухость кожи, долго не исчезающие опрелости в складках кожи, особенно в области промежности и ягодиц. На волосистой части головы формируется «молочная корочка», или гнейс (чешуйки, которые склеиваются секретом сальных желез). Могут развиваться различные сыпи, зудящие узелки, наполненные прозрачным содержимым (строфулюс), мокнущие участки кожи.
С раннего возраста у таких малышей могут отмечаться общая сухость кожи, долго не исчезающие опрелости в складках кожи, особенно в области промежности и ягодиц. На волосистой части головы формируется «молочная корочка», или гнейс (чешуйки, которые склеиваются секретом сальных желез). Могут развиваться различные сыпи, зудящие узелки, наполненные прозрачным содержимым (строфулюс), мокнущие участки кожи.
Таким детям свойственны также «географический» язык (на языке имеется налет, исчерченный разнообразными линиями), затяжные конъюнктивиты, риниты. ОРВИ нередко протекает у них с обструктивным синдромом (проблемы с дыхательными путями) или с ложным крупом (воспаление гортани), могут возникать проблемы со стулом (запоры или поносы). Масса тела часто нарастает неравномерно.
К концу второго года жизни проявления атопического дерматита у детей обычно смягчаются и постепенно исчезают, но у некоторых детей могут перерасти в серьезные аллергические заболевания, такие как бронхиальная астма, аллергический ринит.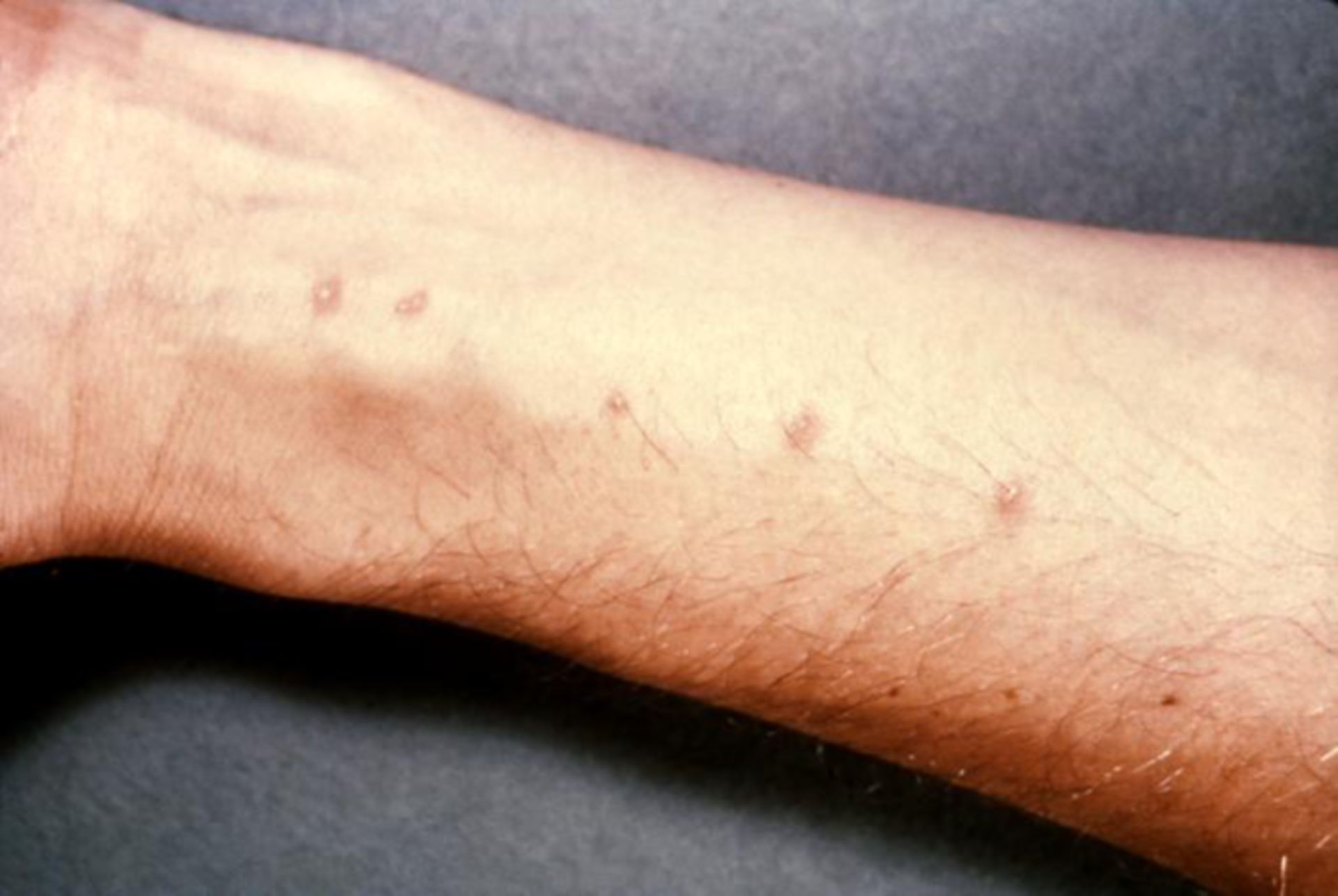 Именно поэтому крайне важно помочь маленькому организму пережить этот период с минимальным риском и выбраться из этого состояния.
Именно поэтому крайне важно помочь маленькому организму пережить этот период с минимальным риском и выбраться из этого состояния.
Рекомендации по диете
- При дерматитах необходимо исключить жареные, копченые продукты, острую пищу, алкоголь и газированные напитки.
- Лучше суточный рацион разбить на 5-6 приемов и соблюдать режим.
- Утром натощак принимать стакан кипяченой воды для очищения кишечника и улучшения работы печени.
- Самые полезные продукты при кожных заболеваниях – растительная пища, овощи, кефир и фрукты.
- Летом в свежем виде необходимо употреблять дыни, арбузы, абрикосы, сливы, инжир, яблоки.
- Зимой хорошо помогает для поддержания витаминного баланса отвар из сухофруктов, шиповника, соки, вода с добавлением меда и лимона.
- Употребляемые продукты должны быть свежеприготовленными, содержать минералы и витамины.
- Полноценное питание и умеренные физические нагрузки помогут повысить защитные функции организма.

Повышение иммунитета – важная задача для профилактики кожных заболеваний. Иммунитет зависит от образа жизни, правильного питания, вредных привычек. Не стоит злоупотреблять косметическими новинками, лучше применять натуральные средства. Для увлажнения и питания кожи прекрасно подойдут смесь желтка, оливкового масла и меда, эфирные масла. Для жирной кожи можно применять смесь кефира и лимона, глицерина и меда. Залог успеха в борьбе с дерматитом – здоровый образ жизни, натуральное питание и природные косметические средства.
С ценами на услуги дерматолога вы можете ознакомиться на нашем сайте.
В Майя Клиник представлен широкий спектр услуг, таких как пластическая хирургия, неврология, косметология, ортопедия и многое другое. Запишитесь на прием кс профильному специалисту!
Диагностика и лечение периорального дерматита
Что такое периоральный дерматит?
Периоральный дерматит – хроническое воспаление кожи лица, для которого характерна сыпь вокруг рта.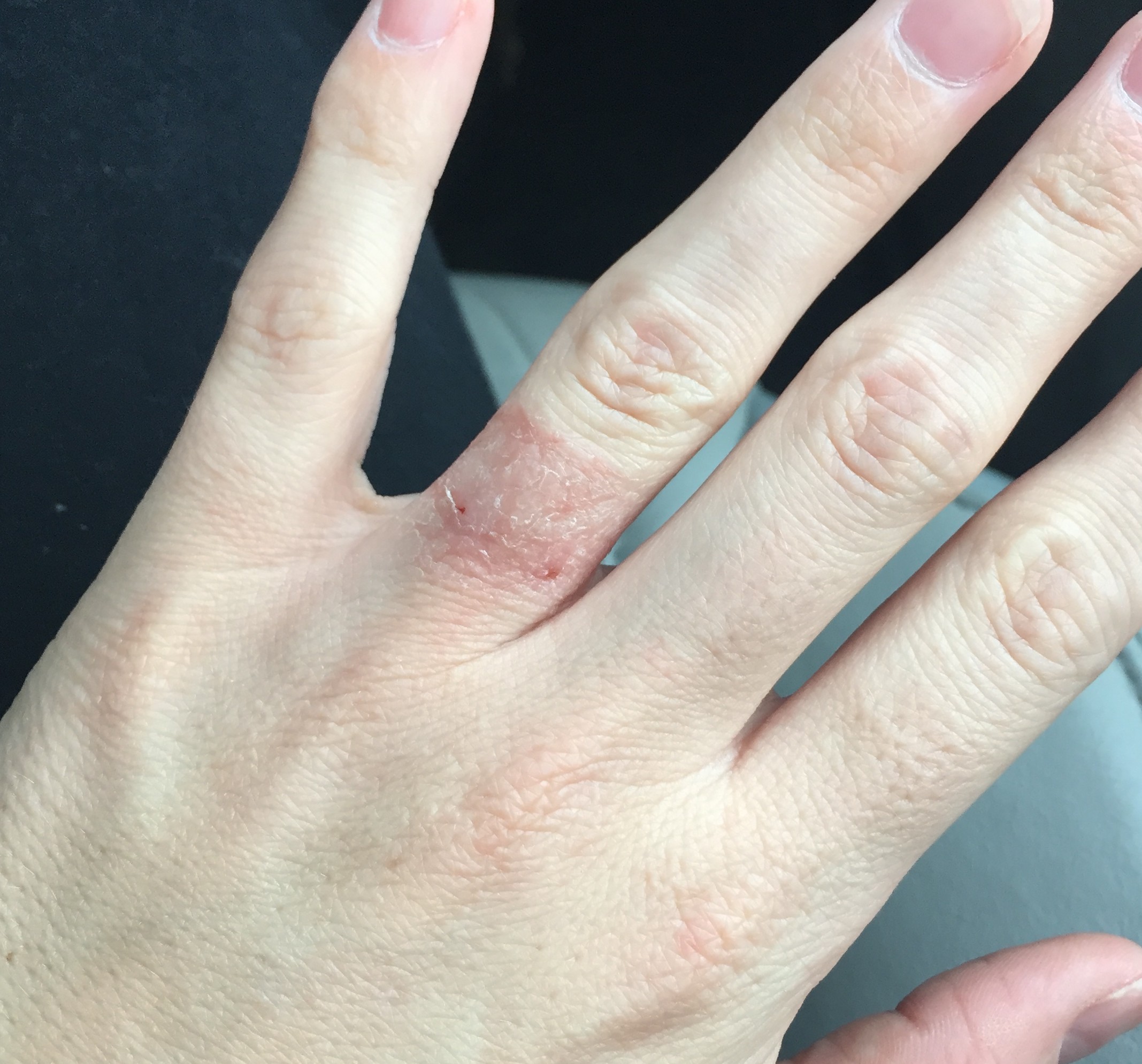
Периоральный дерматит
Кто болеет периоральным дерматитом?
От этого заболевания чаще всего страдают девушки и женщины от 20-ти до 40 лет, но могут заболеть и женщины старше сорока, дети. Очень редко болеют мужчины.
Каковы причины этого заболевания?
Точная причина заболевания до сих пор полностью не известна. Считается, что для возникновения заболевания большое значение имеют ненадлежащее или слишком частое использование косметических увлажняющих кремов, зубная паста со фтором, УФ излучение или потребление гормональных препаратов. Лекарства локального действия, в составе которых есть гормоны, также могут вызвать это заболевание.
Как проявляется это заболевание?
Чаще всего кожа вокруг рта («периорально») становится красной, в ней можно увидеть множественные папулы, узелки или волдыри красноватого цвета величиной в несколько миллиметров. Элементы сыпи могут слиться и распространиться на кожу щек или век. Если заболевание не лечить, оно становится хроническим.
Как лечится периоральный дерматит?
Лечение периорального дерматита требует большого терпения: заболевание утомляет в силу своего эстетического вида и достаточно медленного лечения. Важно не пользоваться косметическими увлажняющими кремами. Если заболевание вызвано гормональными препаратами локального действия, необходимо как можно скорее прекратить ими пользоваться. При лечении периорального дерматита назначаются противовоспалительные лекарства локального действия. В случае неэффективности локализованного лечения назначаются лекарства для перорального применения.
В чем уникальность лечения этого заболевания в GK Клинике?
Обычно лечение этого заболевания занимает от 6-12 и более недель. Для быстрейшего достижения эффекта только в нашей GK Клинике лечение лекарствами локального действия комбинируется с лечением интенсивным импульсным светом (IPL) и процедурами стволовых клеток.
Сколько необходимо процедур, чтобы вылечиться от периорального дерматита?
Чаще всего достаточно 1-ой процедуры. Уже через несколько недель наблюдается улучшение состояния пациента. В случае отсутствия полного эффекта лечения процедура повторяется спустя 2- 4 недели.
Уже через несколько недель наблюдается улучшение состояния пациента. В случае отсутствия полного эффекта лечения процедура повторяется спустя 2- 4 недели.
Сколько времени занимает процедура?
Сама процедура занимает 10-15 минут. Поскольку GK Клиника находится в самом центре города, это должно быть идеальным местом для очень занятых людей, которые после процедуры могут сразу вернуться на работу.
Болезненна ли процедура и как выглядит кожа после процедуры?
Процедура безболезненна. Лечение безопасно и хорошо исследовано. После процедуры возможно покраснение кожи, которое полностью исчезает спустя 24 часа.
Чего следует избегать до и после процедуры?
В течение нескольких недель до и после процедуры следует избегать прямых солнечных лучей (в том числе — солярия). После процедуры, в солнечное время года, необходимо использовать солнцезащитный крем.
Если у Вас есть вопросы, звоните в нашу GK Клинику по тел. (5) 255 33 53 и договоритесь по поводу индивидуальной консультации врача.

Розацеа, периоральный дерматит
Розацеа
Розацеа — стойкое поражение сосудов кожи лица. Проявляется покраснением кожи щек, носа, лба и подбородка, высыпаниями ярко-розового цвета, сосудистыми звездочками, гнойничками. На поздних стадиях возможно развитие необратимого утолщения и инфильтрации кожи носа, лба, мочек ушей, век, подбородка. Приводит к ухудшению внешнего вида кожи, иногда выраженным косметическим дефектам, изменению внешности, психо-эмоциональным проблемам. При поражении глаз развивается кератит и изъязвление роговицы.
Ранее развитие розацеа предписывали наличию демодекоза, но эти два заболевания различны по своей этиологии, хотя каждое из них осложняет течение другого. В патогенезе развития розацеа лежит повышенная чувствительность сосудов кожи. Если имеется генетическая предрасположенность или же сосуды хрупкие и ломкие, то в ответ на такие раздражители как резкие перепады температуры, сухой и горячий воздух, сосуды расширяются, чего у основной массы людей не наблюдается.
Заболеваемость розацеа у людей с гастритом в анамнезе гораздо выше, чем у которых Helicobacter pylori — бактерия, вызывающая гастрит, не обнаружена. Розацеа лекарственной природы наблюдается при длительном применении кортикостероидных мазей, кожные артерии истончаются, становятся более ломкими и чувствительными к незначительным перепадам температур.
Факторы риска в развитии розацеа
Заболеваемость розацеа примерно одинакова у представителей обоих полов, но женщины в период менопаузы боле подвержены розацеа, так как изменяется гормональный фон и свойства сосудов. Блондинки и рыжеволосые с тонкой чувствительной кожей, склонной к покраснениям входят в группу риска по розацеа. Аллергический и контактный дерматиты могут спровоцировать розацеа, так как сосуды часто расширены и в дальнейшем их возврат в прежнее состояние уже невозможен.
Генетически жители северных народов более предрасположены к розацеа, проживания в условиях резкоконтинентального климата и в северных странах тоже повышает риск возникновения розацеа.
Заболевания и нарушения эндокринной системы, заболевания желудочно-кишечного тракта и нарушения иммунной системы, особенно сочетаясь друг с другом, приводят к розацеа. Патогенез розацеа не до конца изучен, но большинство дерматологов сходятся во мнении, что нахождение в горячих или холодных помещениях, ветер, употребление чрезмерно горящей пищи, алкоголя и пряностей провоцируют розацеа.
Профилактика розацеа
Поскольку розацеа — это хроническое заболевание, то после устранения излишней капиллярной сетки, через некоторое время она появится вновь. Поэтому профилактика розацеа заключается в периодическом посещении кабинета косметолога для устранения вновь появившихся гипертрофированных сосудов. Но, если между процедурами избегать перегревания и переохлаждения кожи, как можно реже бывать под открытым солнцем, скорректировать режим питания и пользоваться косметикой, которая содержит экстракт конского каштана и другие вещества, укрепляющие сосудистую стенку, то повторять процедуры потребуется не чаще, чем раз в 2-3 года.
Периоральный дерматит
Периоральный дерматит — хроническое воспалительное поражение кожи вокруг рта в виде отдельных или группирующихся красных папул, расположенных на фоне обычной или покрасневшей кожи.
Наиболее часто периоральный дерматит отмечается у женщин в возрасте от 20 до 40 лет. Последнее время наблюдается рост заболеваемости этим видом дерматита среди детей.
Причины периорального дерматита
Точные причины развития периорального дерматита пока не известны. Во многих случаях заболевание возникает у пациентов после длительного применения местных лекарственных средств, содержащих кортикостероиды.
Спровоцировать развитие периорального дерматита может сильное обветривание кожи лица, повышенная инсоляция, использование содержащей фтор зубной пасты и таких средств декоративной косметики, как основа для макияжа и тональный крем. У женщин отмечена связь заболевания с гормональными изменениями: появление высыпаний в период беременности и на фоне различных гинекологических заболеваний, усиление проявлений дерматита перед началом менструального цикла. В некоторых случаях периоральный дерматит появляется при применении оральных контрацептивов.
В некоторых случаях периоральный дерматит появляется при применении оральных контрацептивов.
Симптомы периорального дерматита
Высыпания периорального дерматита представляют собой одиночные или сгруппированные типичные папулы сферической формы. Они окрашены в красный или красно-розовый цвет и расположены на фоне покрасневшей или неизмененной кожи. Высыпания могут сопровождаться дискомфортом, чувством стянутости кожи, жжением или зудом. Но примерно в 25% случаев пациенты не отмечают никаких субъективных ощущений.
Высыпания при периоральном дерматите расположены на подбородке, под носом, в области носогубных складок, в углах рта. Изредка встречается периорбитальная форма заболевания с поражением кожи уголков глаз, нижних и верхних век, переносицы.
лечение, фото, симптомы и причины появления
https://ria.ru/20211008/psoriaz-1753757116.html
Чем опасен псориаз: врач рассказал о причинах и лечении болезни
Псориаз: лечение, фото, симптомы и причины появления
Чем опасен псориаз: врач рассказал о причинах и лечении болезни
Псориаз — это хроническое аутоиммунное заболевание кожи, которое проявляется в виде светло-розовых или красных папул на теле. О том, каковы причины его… РИА Новости, 03.11.2021
О том, каковы причины его… РИА Новости, 03.11.2021
2021-10-08T21:00
2021-10-08T21:00
2021-11-03T16:20
здоровье — общество
здоровье
псориаз
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21.img.ria.ru/images/07e5/0a/08/1753706984_0:0:3072:1728_1920x0_80_0_0_7d9d460749d67c4db24ce49dd232a772.jpg
МОСКВА, 8 окт — РИА Новости. Псориаз — это хроническое аутоиммунное заболевание кожи, которое проявляется в виде светло-розовых или красных папул на теле. О том, каковы причины его возникновения, передается ли оно контактным путем, какие методы лечения наиболее эффективны, описание симптомов с фото — в материале РИА НовостиО псориазе»Псориаз — хроническое заболевание мультифакториальной природы (это значит, что оно развивается при неблагоприятном стечении ряда факторов), — рассказал РИА Новости Максим Максимов, врач-дерматовенеролог, уролог-андролог клиники «МедикСити», заместитель главного врача по лечебной работе. — Часто оно даже характеризуется патологическими изменениями в опорно-двигательном аппарате».Болезнь поражает кожные покровы, на которых образуются красные, чрезмерно сухие, приподнятые над поверхностью кожи пятна — так называемые папулы, которые сливаются между собой, образуя бляшки. Псориаз связан с повышенным риском псориатического артрита, лимфом, сердечно-сосудистых заболеваний, болезни Крона и депрессии. Псориатический артрит поражает до 30 процентов людей, страдающих этим недугом.Причины заболеванияПо словам врача-дерматовенеролога, причины, почему возникает заболевание, точно не известны:»Однако в развитии псориаза играют роль наследственная предрасположенность, изменения со стороны нервной, эндокринной, иммунной систем. Также есть факторы, которые могут спровоцировать данное заболевание. Например, хронические инфекции, психоэмоциональное перенапряжение, употребление алкоголя и токсических веществ», — пояснил эксперт.Заболеваемость псориазом зависит также от возраста, региона и этнической принадлежности.
— Часто оно даже характеризуется патологическими изменениями в опорно-двигательном аппарате».Болезнь поражает кожные покровы, на которых образуются красные, чрезмерно сухие, приподнятые над поверхностью кожи пятна — так называемые папулы, которые сливаются между собой, образуя бляшки. Псориаз связан с повышенным риском псориатического артрита, лимфом, сердечно-сосудистых заболеваний, болезни Крона и депрессии. Псориатический артрит поражает до 30 процентов людей, страдающих этим недугом.Причины заболеванияПо словам врача-дерматовенеролога, причины, почему возникает заболевание, точно не известны:»Однако в развитии псориаза играют роль наследственная предрасположенность, изменения со стороны нервной, эндокринной, иммунной систем. Также есть факторы, которые могут спровоцировать данное заболевание. Например, хронические инфекции, психоэмоциональное перенапряжение, употребление алкоголя и токсических веществ», — пояснил эксперт.Заболеваемость псориазом зависит также от возраста, региона и этнической принадлежности. Считается, что за эти различия ответственна комбинация экологических и генетических факторов.Мужчины и женщины страдают заболеванием с одинаковой частотой. Оно может начаться в любом возрасте, хотя чаще всего впервые появляется в возрасте от 15 до 25 лет. Примерно треть людей с псориазом сообщают о том, что им диагностировали болезнь до 20 лет.СимптоматикаСимптомы болезни имеют разную степень интенсивности в зависимости от стадии.Для псориаза характерны:Хотя бляшки появляются в разных местах на теле, существует их типичная локализация: локти и колени, крестец и поясница. Часто поражается волосистая часть головы. Подобный тип называется себорейным псориазом. Если бляшки образовались на сгибательных поверхностях и складках кожи (это могут быть внутренняя поверхность локтевых и коленных суставов, области паха и подмышек, область под грудью), в таком случае у человека обратный псориаз. При такой форме болезни пятна будут гладкими, без чешуек. Когда поражаются ладони, кожа в этих местах грубеет, покрывается трещинами и шелушится.
Считается, что за эти различия ответственна комбинация экологических и генетических факторов.Мужчины и женщины страдают заболеванием с одинаковой частотой. Оно может начаться в любом возрасте, хотя чаще всего впервые появляется в возрасте от 15 до 25 лет. Примерно треть людей с псориазом сообщают о том, что им диагностировали болезнь до 20 лет.СимптоматикаСимптомы болезни имеют разную степень интенсивности в зависимости от стадии.Для псориаза характерны:Хотя бляшки появляются в разных местах на теле, существует их типичная локализация: локти и колени, крестец и поясница. Часто поражается волосистая часть головы. Подобный тип называется себорейным псориазом. Если бляшки образовались на сгибательных поверхностях и складках кожи (это могут быть внутренняя поверхность локтевых и коленных суставов, области паха и подмышек, область под грудью), в таком случае у человека обратный псориаз. При такой форме болезни пятна будут гладкими, без чешуек. Когда поражаются ладони, кожа в этих местах грубеет, покрывается трещинами и шелушится. Отличительным признаком патологии является псориатическая триада, или триада Ауспитца. Это совокупность уникальных признаков заболевания, на основании которых врачу легче поставить диагноз. Она включает в себя три характерные черты:ВидыСуществует восемь видов псориаза, которые отличаются по характеру проявлений и внешнему виду образований на коже.Обыкновенный псориаз»Псориаз обыкновенный (вульгарный псориаз) — при такой форме появляются высыпания (папулы) красно-розового, иногда насыщенно-красного цвета, а на их поверхности — чешуйки бело-серого цвета, — объяснил врач. — Размеры высыпаний могут быть от нескольких миллиметров до нескольких сантиметров. При данной форме псориаза высыпания могут локализоваться на коже туловища, верхних и нижних конечностей, головы».Такой вид болезни встречается чаще всего — у 80 процентов пациентов. По мере развития патологии высыпания постепенно сливаются в бляшки различной формы и размеров.Эритродермический псориазПсориатическая эритродермия (эритродермический псориаз) включает воспаление и шелушение кожи, которое часто охватывает более 90 процентов поверхности тела.
Отличительным признаком патологии является псориатическая триада, или триада Ауспитца. Это совокупность уникальных признаков заболевания, на основании которых врачу легче поставить диагноз. Она включает в себя три характерные черты:ВидыСуществует восемь видов псориаза, которые отличаются по характеру проявлений и внешнему виду образований на коже.Обыкновенный псориаз»Псориаз обыкновенный (вульгарный псориаз) — при такой форме появляются высыпания (папулы) красно-розового, иногда насыщенно-красного цвета, а на их поверхности — чешуйки бело-серого цвета, — объяснил врач. — Размеры высыпаний могут быть от нескольких миллиметров до нескольких сантиметров. При данной форме псориаза высыпания могут локализоваться на коже туловища, верхних и нижних конечностей, головы».Такой вид болезни встречается чаще всего — у 80 процентов пациентов. По мере развития патологии высыпания постепенно сливаются в бляшки различной формы и размеров.Эритродермический псориазПсориатическая эритродермия (эритродермический псориаз) включает воспаление и шелушение кожи, которое часто охватывает более 90 процентов поверхности тела. Это может сопровождаться сильной сухостью, зудом, отеком и болью. Такой вид может развиться от любого типа псориаза. Часто является результатом резкой отмены системных глюкокортикоидов. Также может быть спровоцирован алкоголем, нервно-психическим стрессом, инфекциями (в частности, простудными заболеваниями). Эта форма псориаза может быть фатальной, поскольку сильное воспаление и отшелушивание нарушают способность организма регулировать температуру и выполнять барьерные функции кожи.Пустулезный псориазПустулезный псориаз проявляется в виде выпуклостей, заполненных неинфекционным гноем (пустулами). Кожа под ними и вокруг красная и нежная. Пустулезный псориаз может быть локализованным или более распространенным по всем частям тела. Первый включает ладонно-подошвенный пустулезный псориаз и континуальный акродерматит Галлопо. Обе формы локализуются на руках и ногах.Обратный псориазПсориаз сгибательных поверхностей, или «обратный псориаз», также известный как псориаз изгиба, проявляется в виде гладких воспаленных участков кожи.
Это может сопровождаться сильной сухостью, зудом, отеком и болью. Такой вид может развиться от любого типа псориаза. Часто является результатом резкой отмены системных глюкокортикоидов. Также может быть спровоцирован алкоголем, нервно-психическим стрессом, инфекциями (в частности, простудными заболеваниями). Эта форма псориаза может быть фатальной, поскольку сильное воспаление и отшелушивание нарушают способность организма регулировать температуру и выполнять барьерные функции кожи.Пустулезный псориазПустулезный псориаз проявляется в виде выпуклостей, заполненных неинфекционным гноем (пустулами). Кожа под ними и вокруг красная и нежная. Пустулезный псориаз может быть локализованным или более распространенным по всем частям тела. Первый включает ладонно-подошвенный пустулезный псориаз и континуальный акродерматит Галлопо. Обе формы локализуются на руках и ногах.Обратный псориазПсориаз сгибательных поверхностей, или «обратный псориаз», также известный как псориаз изгиба, проявляется в виде гладких воспаленных участков кожи. Пятна часто поражают кожные складки, особенно вокруг гениталий (между бедром и пахом), под мышками, в кожных складках большого живота (известный как панникулит), в межъягодичной щели, под грудью и так далее. Считается, что травмы и инфекции играют определенную роль в развитии этой атипичной формы псориаза.Каплевидный псориазПо словам Максима Максимова, при каплевидном псориазе цвет высыпаний такой же, как и при обыкновенном, но они, как правило, небольших размеров — два-четыре миллиметра. Они могут локализоваться также на коже туловища, верхних и нижних конечностях.Сами высыпания выглядят как капли и немного возвышаются над поверхностью кожи.Каплевидный псориаз часто впервые развивается или обостряется после стрептококковой инфекции, в типичных случаях — после стрептококковой ангины или стрептококкового фарингита.Артропатический псориазАртропатический псориаз иначе называется псориатическим артритом. Это форма хронического воспалительного артрита, клинические проявления которого сильно различаются и часто возникают в сочетании с псориазом кожи и ногтей.
Пятна часто поражают кожные складки, особенно вокруг гениталий (между бедром и пахом), под мышками, в кожных складках большого живота (известный как панникулит), в межъягодичной щели, под грудью и так далее. Считается, что травмы и инфекции играют определенную роль в развитии этой атипичной формы псориаза.Каплевидный псориазПо словам Максима Максимова, при каплевидном псориазе цвет высыпаний такой же, как и при обыкновенном, но они, как правило, небольших размеров — два-четыре миллиметра. Они могут локализоваться также на коже туловища, верхних и нижних конечностях.Сами высыпания выглядят как капли и немного возвышаются над поверхностью кожи.Каплевидный псориаз часто впервые развивается или обостряется после стрептококковой инфекции, в типичных случаях — после стрептококковой ангины или стрептококкового фарингита.Артропатический псориазАртропатический псориаз иначе называется псориатическим артритом. Это форма хронического воспалительного артрита, клинические проявления которого сильно различаются и часто возникают в сочетании с псориазом кожи и ногтей. Воспаление может затронуть любой из суставов с окружающей соединительной тканью, но чаще всего поражает конечности, что может привести к сильной отечности. Псориатический артрит также может негативно воздействовать на бедра, колени, позвоночник (спондилит) и крестцово-подвздошный сустав (сакроилеит). Около 30 процентов людей с псориазом сталкиваются с псориатическим артритом. Кожные проявления болезни обычно возникают до артритических симптомов примерно в 75 процентах случаев. Именно поэтому важна ранняя диагностика заболевания и его лечение — следует сразу обратиться ко врачу.ОниходистрофияПсориаз ногтей, или псориатическая ониходистрофия, характеризуется изменениями внешнего вида ногтей. Такой вид болезни встречается у 40-45 процентов людей с псориазом и у 80-90 процентов тех, кто страдает псориатическим артритом. Эти изменения могут включать в себя любую комбинацию изменения цвета ногтей и ногтевого ложа (пожелтение, побеление или посерение), появления на ногтях и под ногтями точек, пятен, поперечных линий, утолщения кожи под ногтями и вокруг них, а также расслоения и утолщения, есть вероятность полной утраты ногтей (онихолизис) или развития повышенной ломкости.
Воспаление может затронуть любой из суставов с окружающей соединительной тканью, но чаще всего поражает конечности, что может привести к сильной отечности. Псориатический артрит также может негативно воздействовать на бедра, колени, позвоночник (спондилит) и крестцово-подвздошный сустав (сакроилеит). Около 30 процентов людей с псориазом сталкиваются с псориатическим артритом. Кожные проявления болезни обычно возникают до артритических симптомов примерно в 75 процентах случаев. Именно поэтому важна ранняя диагностика заболевания и его лечение — следует сразу обратиться ко врачу.ОниходистрофияПсориаз ногтей, или псориатическая ониходистрофия, характеризуется изменениями внешнего вида ногтей. Такой вид болезни встречается у 40-45 процентов людей с псориазом и у 80-90 процентов тех, кто страдает псориатическим артритом. Эти изменения могут включать в себя любую комбинацию изменения цвета ногтей и ногтевого ложа (пожелтение, побеление или посерение), появления на ногтях и под ногтями точек, пятен, поперечных линий, утолщения кожи под ногтями и вокруг них, а также расслоения и утолщения, есть вероятность полной утраты ногтей (онихолизис) или развития повышенной ломкости.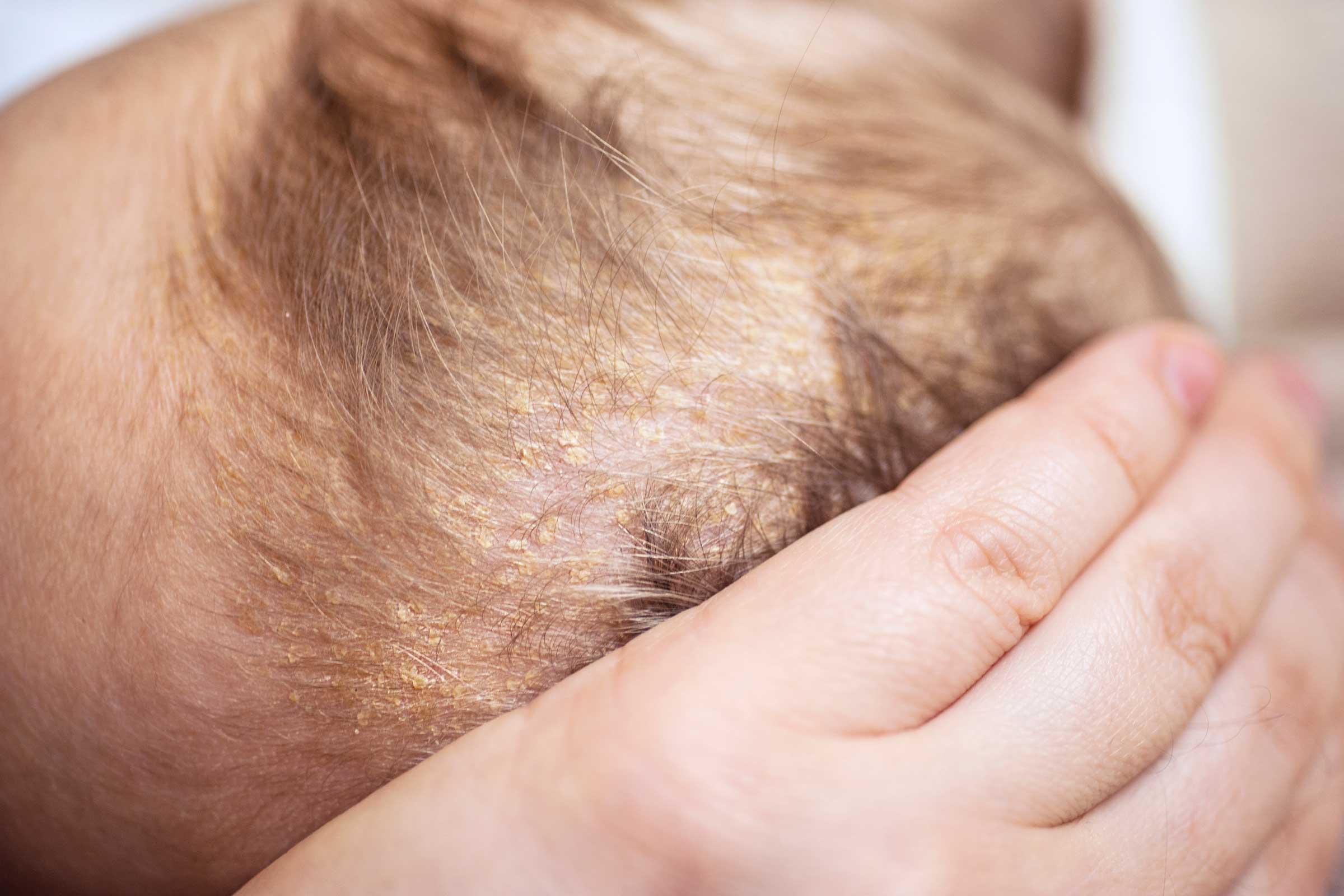 Псориаз полости ртаПсориаз во рту встречается очень редко, в отличие от красного плоского лишая, другого распространенного папулосквамозного заболевания, которое обычно поражает как кожу, так и ротовую полость. Когда псориаз поражает слизистую оболочку рта, он может протекать бессимптомно или проявляться в виде белых или серо-желтых бляшек. Трещины на языке часто встречаются у людей с псориазом полости рта и, как сообщается, проявляются у 6,5—20 процентов людей с псориазом, поражающим кожные покровы.СтадииБолезнь включает три стадии: прогрессирующую, стационарную и регрессирующую.ПрогрессирующаяЭтот этап характеризуется появлением на коже большого количества узелковых высыпаний, которые постепенно распространяются и на другие участки тела, а также увеличиваются в размере. Пораженные места вызывают дискомфорт и сильный зуд. Если бляшки мокнут, то есть риск присоединения инфекции.СтационарнаяВо время стационарной стадии новые бляшки не образуются, а старые не проходят. Наоборот, они начинают покрываться корочкой или чешуйками.
Псориаз полости ртаПсориаз во рту встречается очень редко, в отличие от красного плоского лишая, другого распространенного папулосквамозного заболевания, которое обычно поражает как кожу, так и ротовую полость. Когда псориаз поражает слизистую оболочку рта, он может протекать бессимптомно или проявляться в виде белых или серо-желтых бляшек. Трещины на языке часто встречаются у людей с псориазом полости рта и, как сообщается, проявляются у 6,5—20 процентов людей с псориазом, поражающим кожные покровы.СтадииБолезнь включает три стадии: прогрессирующую, стационарную и регрессирующую.ПрогрессирующаяЭтот этап характеризуется появлением на коже большого количества узелковых высыпаний, которые постепенно распространяются и на другие участки тела, а также увеличиваются в размере. Пораженные места вызывают дискомфорт и сильный зуд. Если бляшки мокнут, то есть риск присоединения инфекции.СтационарнаяВо время стационарной стадии новые бляшки не образуются, а старые не проходят. Наоборот, они начинают покрываться корочкой или чешуйками. РегрессирующаяНа регрессирующей стадии количество бляшек начинает сокращаться, они могут и вовсе пройти, оставляя на коже слегка пигментированные пятна. Важно учитывать, что этот этап — не полное выздоровление. Псориаз может опять появиться, особенно, если не получать лечение и вести нездоровый образ жизни.Диагностика заболеванияК врачу нужно обращаться при первых признаках заболевания. Характерными чертами для псориаза являются чешуйчатые, эритематозные бляшки, папулы или участки кожи, которые могут вызывать боль и зуд, — они отличаются от экземы отсутствием волдырей. Для постановки диагноза обычно не требуется специальных анализов крови или диагностических процедур. При необходимости врач может сделать соскобы с пораженного участка. Если псориаз прогрессирует или протекает тяжело, могут быть обнаружены отклонения в анализах крови, подтверждающие наличие активного воспалительного, аутоиммунного, ревматического процесса, а также эндокринные и биохимические нарушения. Болезнь можно спутать с другими заболеваниями эпидермиса.
РегрессирующаяНа регрессирующей стадии количество бляшек начинает сокращаться, они могут и вовсе пройти, оставляя на коже слегка пигментированные пятна. Важно учитывать, что этот этап — не полное выздоровление. Псориаз может опять появиться, особенно, если не получать лечение и вести нездоровый образ жизни.Диагностика заболеванияК врачу нужно обращаться при первых признаках заболевания. Характерными чертами для псориаза являются чешуйчатые, эритематозные бляшки, папулы или участки кожи, которые могут вызывать боль и зуд, — они отличаются от экземы отсутствием волдырей. Для постановки диагноза обычно не требуется специальных анализов крови или диагностических процедур. При необходимости врач может сделать соскобы с пораженного участка. Если псориаз прогрессирует или протекает тяжело, могут быть обнаружены отклонения в анализах крови, подтверждающие наличие активного воспалительного, аутоиммунного, ревматического процесса, а также эндокринные и биохимические нарушения. Болезнь можно спутать с другими заболеваниями эпидермиса.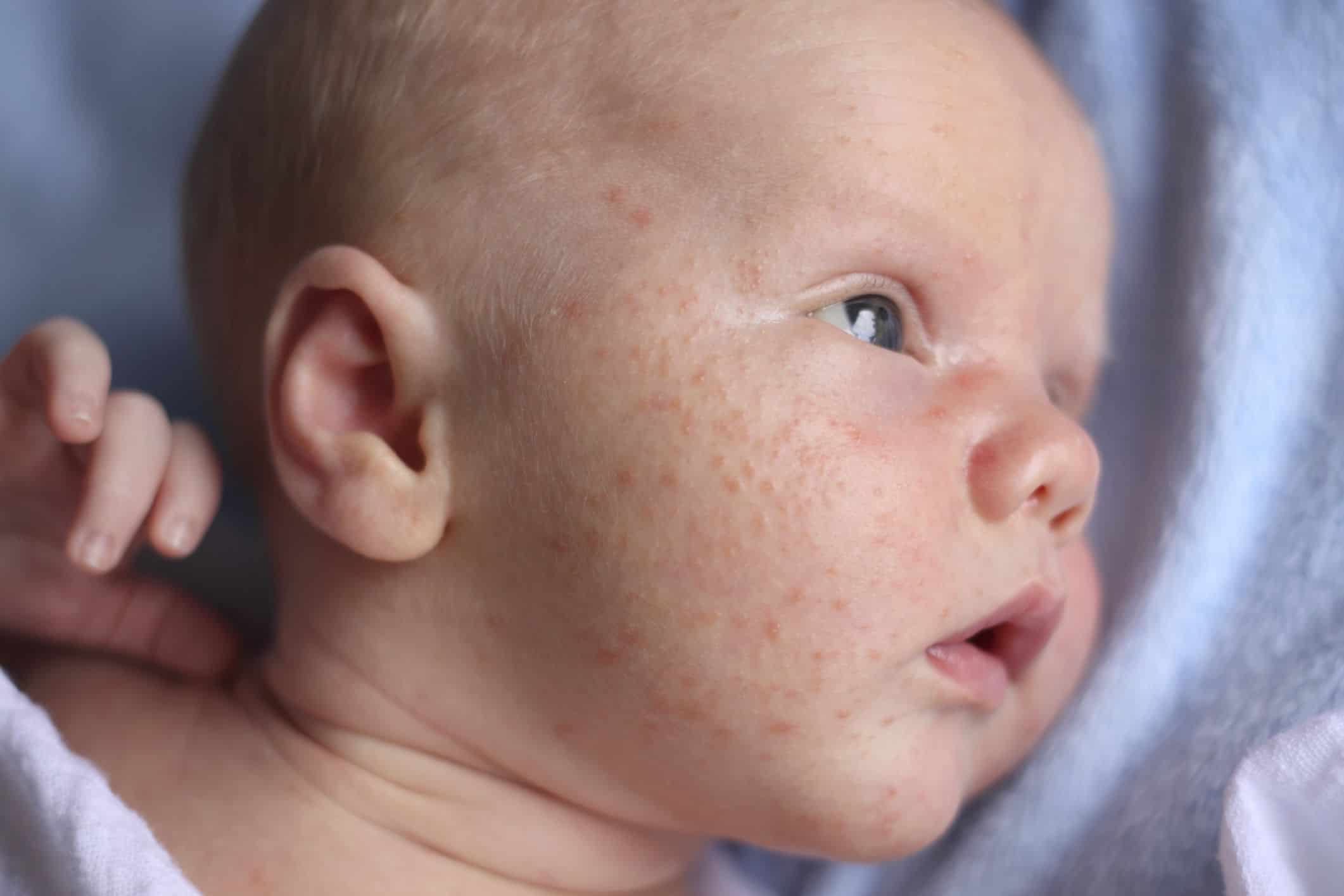 Например, с дискоидным дерматитом, экземой и так далее.Лечение»Лечение псориаза зависит от формы, стадии, характера высыпаний, также учитываются факторы, из-за которых могло произойти обострение псориаза, — сообщил врач-дерматовенеролог Максим Максимов. — Это применение гипосенсибилизирующих средств, антигистаминных препаратов и других лекарств. Успешно применяется ПУВА-терапия, при которой на кожу идет комбинированное воздействие фотоактивных веществ и ультрафиолетового излучения».Местное лечениеМестное лечение подразумевает нанесение на пораженные участки различных мазей, которые уменьшают неприятные ощущения. Выбор таких лекарств разнообразен, но препарат должен выбирать только доктор.Системная терапияДля лечения псориаза могут использоваться такие препараты как ретиноиды, иммуносупрессоры (средства, подавляющие иммунный ответ организма), стероиды и препараты витамина D3. У них есть много побочных эффектов, поэтому нельзя принимать такие лекарства бесконтрольно. Также отмечается высокая эффективность лечения псориаза моноклональными антителами.
Например, с дискоидным дерматитом, экземой и так далее.Лечение»Лечение псориаза зависит от формы, стадии, характера высыпаний, также учитываются факторы, из-за которых могло произойти обострение псориаза, — сообщил врач-дерматовенеролог Максим Максимов. — Это применение гипосенсибилизирующих средств, антигистаминных препаратов и других лекарств. Успешно применяется ПУВА-терапия, при которой на кожу идет комбинированное воздействие фотоактивных веществ и ультрафиолетового излучения».Местное лечениеМестное лечение подразумевает нанесение на пораженные участки различных мазей, которые уменьшают неприятные ощущения. Выбор таких лекарств разнообразен, но препарат должен выбирать только доктор.Системная терапияДля лечения псориаза могут использоваться такие препараты как ретиноиды, иммуносупрессоры (средства, подавляющие иммунный ответ организма), стероиды и препараты витамина D3. У них есть много побочных эффектов, поэтому нельзя принимать такие лекарства бесконтрольно. Также отмечается высокая эффективность лечения псориаза моноклональными антителами.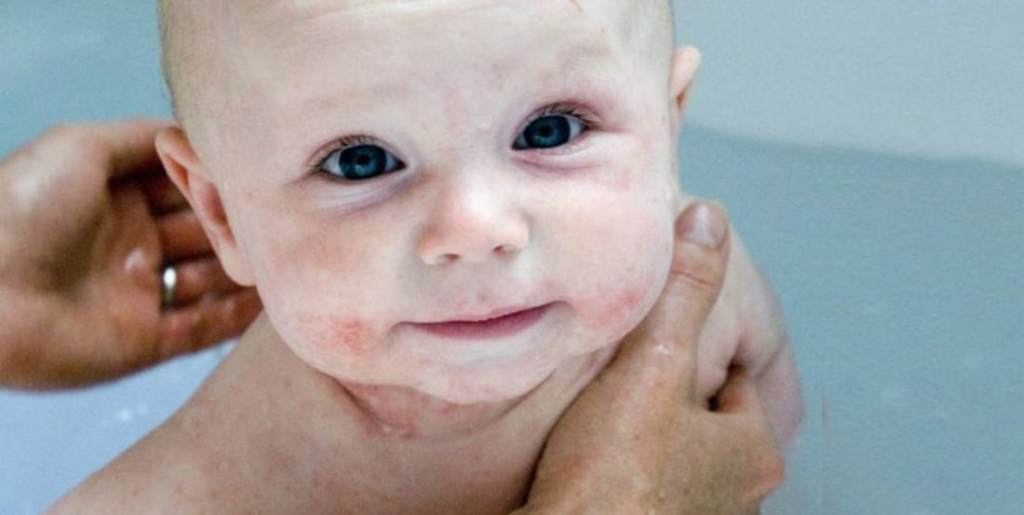 Они избирательно воздействуют на мишени, ответственные за развитие болезни.ФизиотерапияПри псориазе используются такие методы аппаратной физиотерапии, как:ОзонотерапияНередко применяется озонотерапия. Она обладает обезболивающим эффектом, а также цитостатическим и иммуномодулирующим.ПрофилактикаДля профилактики псориаза необходимо вести здоровый образ жизнь, исключить из рациона алкогольные напитки, а также жареное, соленое, жирное и питаться сбалансированно. Важно правильно ухаживать за кожей: жесткие мочалки нужно заменить мягкой губкой или хлопчатобумажной тканью, а обычное мыло — pH-нейтральным средством. После водных процедур кожу нельзя тереть полотенцем — нужно ее аккуратно промокать. Лучше носить одежду, сшитую из натуральных тканей и подходящую по размеру. Кроме этого, следует избегать сильного стресса.
Они избирательно воздействуют на мишени, ответственные за развитие болезни.ФизиотерапияПри псориазе используются такие методы аппаратной физиотерапии, как:ОзонотерапияНередко применяется озонотерапия. Она обладает обезболивающим эффектом, а также цитостатическим и иммуномодулирующим.ПрофилактикаДля профилактики псориаза необходимо вести здоровый образ жизнь, исключить из рациона алкогольные напитки, а также жареное, соленое, жирное и питаться сбалансированно. Важно правильно ухаживать за кожей: жесткие мочалки нужно заменить мягкой губкой или хлопчатобумажной тканью, а обычное мыло — pH-нейтральным средством. После водных процедур кожу нельзя тереть полотенцем — нужно ее аккуратно промокать. Лучше носить одежду, сшитую из натуральных тканей и подходящую по размеру. Кроме этого, следует избегать сильного стресса.
https://ria.ru/20200205/1564267350.html
https://ria.ru/20210726/dermatologiya-1742841208.html
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og. xn--p1ai/awards/
xn--p1ai/awards/
2021
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdnn21.img.ria.ru/images/07e5/0a/08/1753706984_0:0:2732:2048_1920x0_80_0_0_f15f49d58cad5c2b9bf7fa5ebc97c1b8.jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
здоровье — общество, здоровье, псориаз
МОСКВА, 8 окт — РИА Новости. Псориаз — это хроническое аутоиммунное заболевание кожи, которое проявляется в виде светло-розовых или красных папул на теле. О том, каковы причины его возникновения, передается ли оно контактным путем, какие методы лечения наиболее эффективны, описание симптомов с фото — в материале РИА Новости
Псориаз — это хроническое аутоиммунное заболевание кожи, которое проявляется в виде светло-розовых или красных папул на теле. О том, каковы причины его возникновения, передается ли оно контактным путем, какие методы лечения наиболее эффективны, описание симптомов с фото — в материале РИА Новости
О псориазе
«Псориаз — хроническое заболевание мультифакториальной природы (это значит, что оно развивается при неблагоприятном стечении ряда факторов), — рассказал РИА Новости Максим Максимов, врач-дерматовенеролог, уролог-андролог клиники «МедикСити», заместитель главного врача по лечебной работе. — Часто оно даже характеризуется патологическими изменениями в опорно-двигательном аппарате».Болезнь поражает кожные покровы, на которых образуются красные, чрезмерно сухие, приподнятые над поверхностью кожи пятна — так называемые папулы, которые сливаются между собой, образуя бляшки. Псориаз связан с повышенным риском псориатического артрита, лимфом, сердечно-сосудистых заболеваний, болезни Крона и депрессии.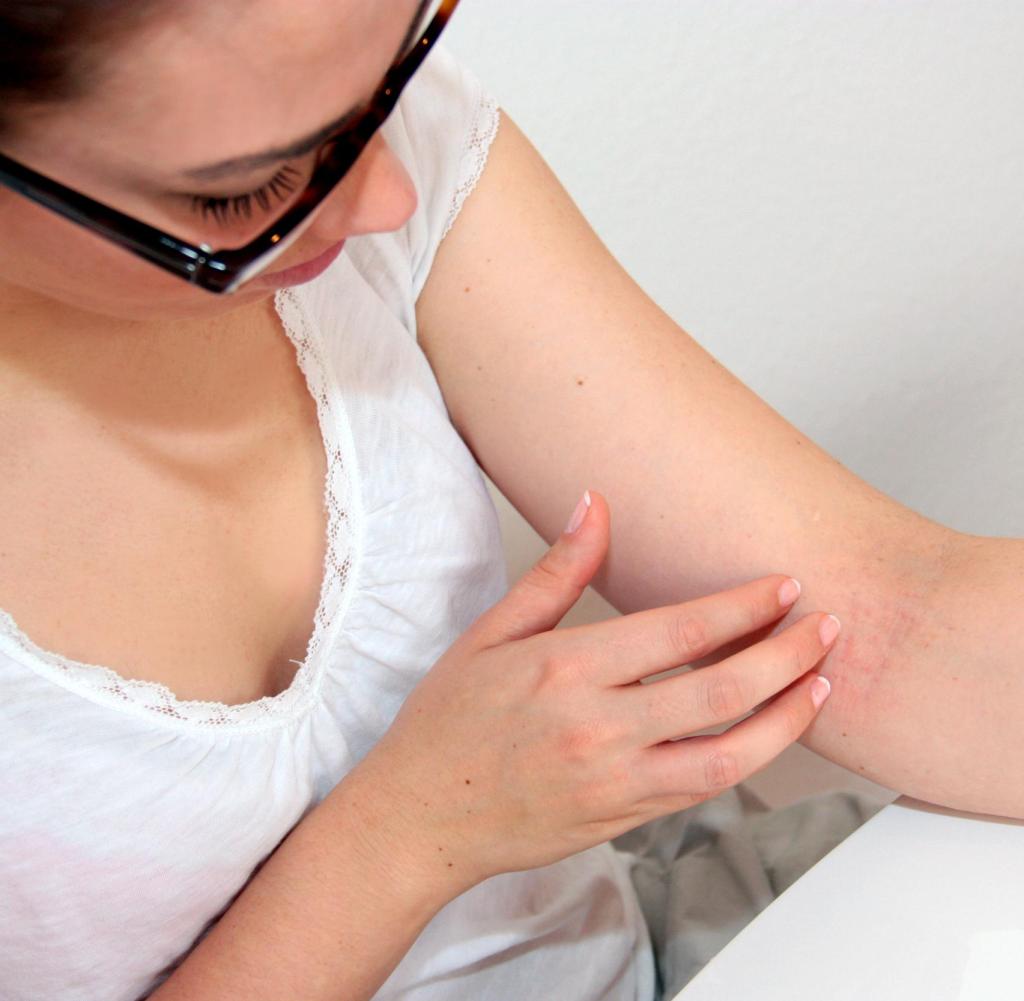 Псориатический артрит поражает до 30 процентов людей, страдающих этим недугом.
Псориатический артрит поражает до 30 процентов людей, страдающих этим недугом.
Причины заболевания
По словам врача-дерматовенеролога, причины, почему возникает заболевание, точно не известны:
«Однако в развитии псориаза играют роль наследственная предрасположенность, изменения со стороны нервной, эндокринной, иммунной систем. Также есть факторы, которые могут спровоцировать данное заболевание. Например, хронические инфекции, психоэмоциональное перенапряжение, употребление алкоголя и токсических веществ», — пояснил эксперт.
Заболеваемость псориазом зависит также от возраста, региона и этнической принадлежности. Считается, что за эти различия ответственна комбинация экологических и генетических факторов.5 февраля 2020, 10:21НаукаУченые: каждый третий россиянин генетически предрасположен к псориазуМужчины и женщины страдают заболеванием с одинаковой частотой. Оно может начаться в любом возрасте, хотя чаще всего впервые появляется в возрасте от 15 до 25 лет.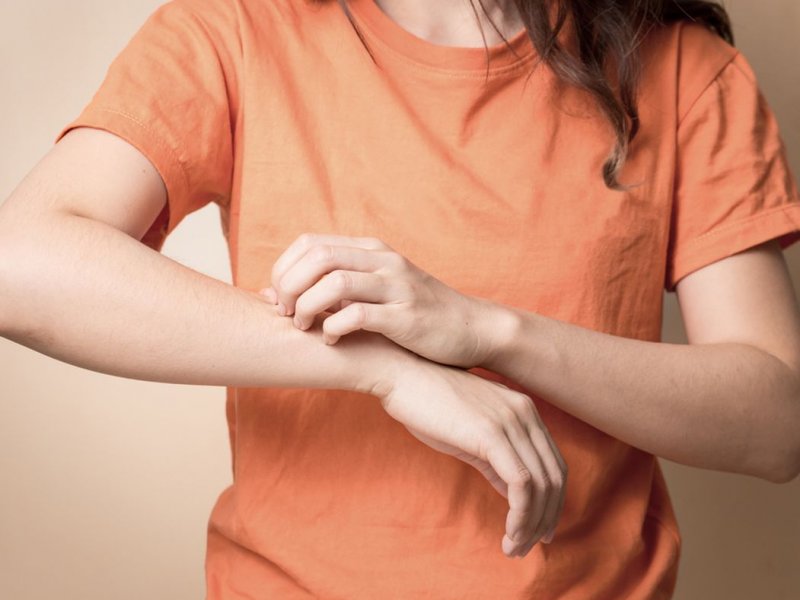 Примерно треть людей с псориазом сообщают о том, что им диагностировали болезнь до 20 лет.
Примерно треть людей с псориазом сообщают о том, что им диагностировали болезнь до 20 лет.
Симптоматика
Симптомы болезни имеют разную степень интенсивности в зависимости от стадии.
Для псориаза характерны:
—
сильное жжение и зуд в месте воспаления;—
ощущение стянутости кожи;—
отечность и болезненность суставов;—
трещины на кончиках пальцев;—
воспаление десен.
Хотя бляшки появляются в разных местах на теле, существует их типичная локализация: локти и колени, крестец и поясница. Часто поражается волосистая часть головы. Подобный тип называется себорейным псориазом. Если бляшки образовались на сгибательных поверхностях и складках кожи (это могут быть внутренняя поверхность локтевых и коленных суставов, области паха и подмышек, область под грудью), в таком случае у человека обратный псориаз. При такой форме болезни пятна будут гладкими, без чешуек. Когда поражаются ладони, кожа в этих местах грубеет, покрывается трещинами и шелушится.
Отличительным признаком патологии является псориатическая триада, или триада Ауспитца. Это совокупность уникальных признаков заболевания, на основании которых врачу легче поставить диагноз. Она включает в себя три характерные черты:
1
Феномен стеаринового пятна — при поскабливании кожа сильно шелушится. Со временем от папулы отделяются чешуйки.2
Симптом псориатической пленки характеризуется тем, что с папулы снимается тонкий слой клеточной ткани, напоминающий полиэтилен.3
Феномен «кровяной росы» — после отслойки псориатической пленки у человека обнажаются поверхностные капилляры в виде мелких кровяных точек.
Виды
Существует восемь видов псориаза, которые отличаются по характеру проявлений и внешнему виду образований на коже.
Обыкновенный псориаз
«Псориаз обыкновенный (вульгарный псориаз) — при такой форме появляются высыпания (папулы) красно-розового, иногда насыщенно-красного цвета, а на их поверхности — чешуйки бело-серого цвета, — объяснил врач. — Размеры высыпаний могут быть от нескольких миллиметров до нескольких сантиметров. При данной форме псориаза высыпания могут локализоваться на коже туловища, верхних и нижних конечностей, головы».
— Размеры высыпаний могут быть от нескольких миллиметров до нескольких сантиметров. При данной форме псориаза высыпания могут локализоваться на коже туловища, верхних и нижних конечностей, головы».
Такой вид болезни встречается чаще всего — у 80 процентов пациентов. По мере развития патологии высыпания постепенно сливаются в бляшки различной формы и размеров.
Эритродермический псориаз
Псориатическая эритродермия (эритродермический псориаз) включает воспаление и шелушение кожи, которое часто охватывает более 90 процентов поверхности тела. Это может сопровождаться сильной сухостью, зудом, отеком и болью. Такой вид может развиться от любого типа псориаза. Часто является результатом резкой отмены системных глюкокортикоидов. Также может быть спровоцирован алкоголем, нервно-психическим стрессом, инфекциями (в частности, простудными заболеваниями). Эта форма псориаза может быть фатальной, поскольку сильное воспаление и отшелушивание нарушают способность организма регулировать температуру и выполнять барьерные функции кожи.
Пустулезный псориаз
Пустулезный псориаз проявляется в виде выпуклостей, заполненных неинфекционным гноем (пустулами). Кожа под ними и вокруг красная и нежная. Пустулезный псориаз может быть локализованным или более распространенным по всем частям тела. Первый включает ладонно-подошвенный пустулезный псориаз и континуальный акродерматит Галлопо. Обе формы локализуются на руках и ногах.
26 июля, 02:11
О каких болезнях могут говорить шершавые локтиОбратный псориаз
Псориаз сгибательных поверхностей, или «обратный псориаз», также известный как псориаз изгиба, проявляется в виде гладких воспаленных участков кожи. Пятна часто поражают кожные складки, особенно вокруг гениталий (между бедром и пахом), под мышками, в кожных складках большого живота (известный как панникулит), в межъягодичной щели, под грудью и так далее. Считается, что травмы и инфекции играют определенную роль в развитии этой атипичной формы псориаза.
Каплевидный псориаз
По словам Максима Максимова, при каплевидном псориазе цвет высыпаний такой же, как и при обыкновенном, но они, как правило, небольших размеров — два-четыре миллиметра. Они могут локализоваться также на коже туловища, верхних и нижних конечностях.
Они могут локализоваться также на коже туловища, верхних и нижних конечностях.
Сами высыпания выглядят как капли и немного возвышаются над поверхностью кожи.
Каплевидный псориаз часто впервые развивается или обостряется после стрептококковой инфекции, в типичных случаях — после стрептококковой ангины или стрептококкового фарингита.
Артропатический псориаз
Артропатический псориаз иначе называется псориатическим артритом. Это форма хронического воспалительного артрита, клинические проявления которого сильно различаются и часто возникают в сочетании с псориазом кожи и ногтей.
Воспаление может затронуть любой из суставов с окружающей соединительной тканью, но чаще всего поражает конечности, что может привести к сильной отечности. Псориатический артрит также может негативно воздействовать на бедра, колени, позвоночник (спондилит) и крестцово-подвздошный сустав (сакроилеит). Около 30 процентов людей с псориазом сталкиваются с псориатическим артритом. Кожные проявления болезни обычно возникают до артритических симптомов примерно в 75 процентах случаев. Именно поэтому важна ранняя диагностика заболевания и его лечение — следует сразу обратиться ко врачу.
Именно поэтому важна ранняя диагностика заболевания и его лечение — следует сразу обратиться ко врачу.
Ониходистрофия
Псориаз ногтей, или псориатическая ониходистрофия, характеризуется изменениями внешнего вида ногтей. Такой вид болезни встречается у 40-45 процентов людей с псориазом и у 80-90 процентов тех, кто страдает псориатическим артритом. Эти изменения могут включать в себя любую комбинацию изменения цвета ногтей и ногтевого ложа (пожелтение, побеление или посерение), появления на ногтях и под ногтями точек, пятен, поперечных линий, утолщения кожи под ногтями и вокруг них, а также расслоения и утолщения, есть вероятность полной утраты ногтей (онихолизис) или развития повышенной ломкости.Псориаз полости рта
Псориаз во рту встречается очень редко, в отличие от красного плоского лишая, другого распространенного папулосквамозного заболевания, которое обычно поражает как кожу, так и ротовую полость. Когда псориаз поражает слизистую оболочку рта, он может протекать бессимптомно или проявляться в виде белых или серо-желтых бляшек. Трещины на языке часто встречаются у людей с псориазом полости рта и, как сообщается, проявляются у 6,5—20 процентов людей с псориазом, поражающим кожные покровы.
Стадии
Болезнь включает три стадии: прогрессирующую, стационарную и регрессирующую.
Прогрессирующая
Этот этап характеризуется появлением на коже большого количества узелковых высыпаний, которые постепенно распространяются и на другие участки тела, а также увеличиваются в размере. Пораженные места вызывают дискомфорт и сильный зуд. Если бляшки мокнут, то есть риск присоединения инфекции.
Стационарная
Во время стационарной стадии новые бляшки не образуются, а старые не проходят. Наоборот, они начинают покрываться корочкой или чешуйками.
Регрессирующая
На регрессирующей стадии количество бляшек начинает сокращаться, они могут и вовсе пройти, оставляя на коже слегка пигментированные пятна. Важно учитывать, что этот этап — не полное выздоровление. Псориаз может опять появиться, особенно, если не получать лечение и вести нездоровый образ жизни.
Диагностика заболевания
К врачу нужно обращаться при первых признаках заболевания. Характерными чертами для псориаза являются чешуйчатые, эритематозные бляшки, папулы или участки кожи, которые могут вызывать боль и зуд, — они отличаются от экземы отсутствием волдырей. Для постановки диагноза обычно не требуется специальных анализов крови или диагностических процедур. При необходимости врач может сделать соскобы с пораженного участка. Если псориаз прогрессирует или протекает тяжело, могут быть обнаружены отклонения в анализах крови, подтверждающие наличие активного воспалительного, аутоиммунного, ревматического процесса, а также эндокринные и биохимические нарушения. Болезнь можно спутать с другими заболеваниями эпидермиса. Например, с дискоидным дерматитом, экземой и так далее.
Лечение
«Лечение псориаза зависит от формы, стадии, характера высыпаний, также учитываются факторы, из-за которых могло произойти обострение псориаза, — сообщил врач-дерматовенеролог Максим Максимов. — Это применение гипосенсибилизирующих средств, антигистаминных препаратов и других лекарств. Успешно применяется ПУВА-терапия, при которой на кожу идет комбинированное воздействие фотоактивных веществ и ультрафиолетового излучения».
Местное лечение
Местное лечение подразумевает нанесение на пораженные участки различных мазей, которые уменьшают неприятные ощущения. Выбор таких лекарств разнообразен, но препарат должен выбирать только доктор.
Системная терапия
Для лечения псориаза могут использоваться такие препараты как ретиноиды, иммуносупрессоры (средства, подавляющие иммунный ответ организма), стероиды и препараты витамина D3. У них есть много побочных эффектов, поэтому нельзя принимать такие лекарства бесконтрольно. Также отмечается высокая эффективность лечения псориаза моноклональными антителами. Они избирательно воздействуют на мишени, ответственные за развитие болезни.
Физиотерапия
При псориазе используются такие методы аппаратной физиотерапии, как:
—
УФ-терапия;—
ультразвуковая терапия;—
электросон (снимает эмоциональное напряжение, способствует лечению расстройств нейрогенного характера).
Озонотерапия
Нередко применяется озонотерапия. Она обладает обезболивающим эффектом, а также цитостатическим и иммуномодулирующим.
Профилактика
Для профилактики псориаза необходимо вести здоровый образ жизнь, исключить из рациона алкогольные напитки, а также жареное, соленое, жирное и питаться сбалансированно. Важно правильно ухаживать за кожей: жесткие мочалки нужно заменить мягкой губкой или хлопчатобумажной тканью, а обычное мыло — pH-нейтральным средством. После водных процедур кожу нельзя тереть полотенцем — нужно ее аккуратно промокать. Лучше носить одежду, сшитую из натуральных тканей и подходящую по размеру. Кроме этого, следует избегать сильного стресса.
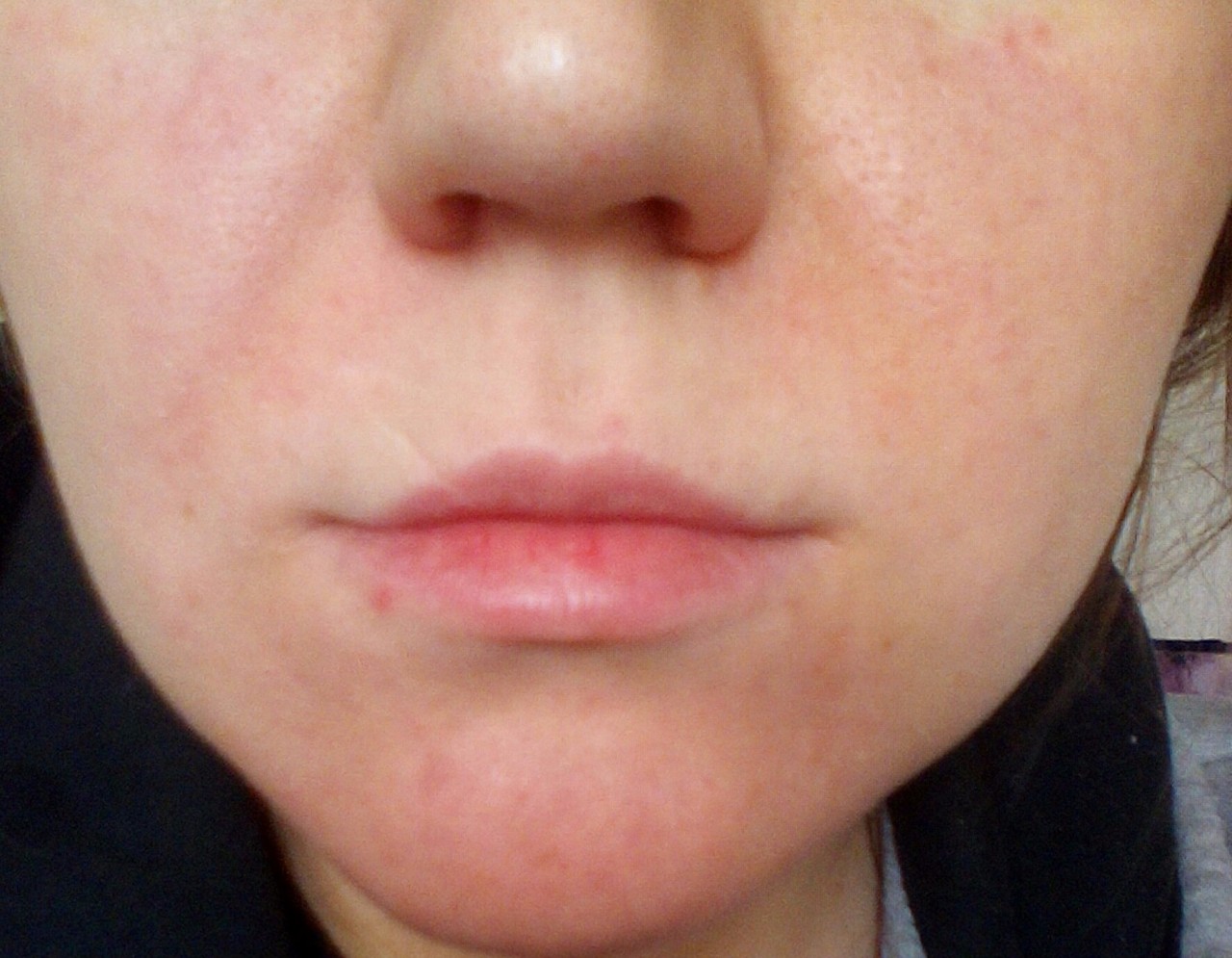
Аллергический контактный дерматит у взрослых: состояние, лечение и фотографии — обзор
51384 34 Информация для Взрослые подпись идет сюда …Изображения дерматита, контакт
Обзор
Аллергический контактный дерматит — это реакция гиперчувствительности замедленного типа (реакция на аллерген наступает через 48–72 часа после контакта). Наиболее распространенные аллергены, вызывающие аллергический контактный дерматит, часто меняются со временем, поскольку определенные химические вещества используются или перестают использоваться при производстве продуктов, контактирующих с кожей.В последнее время к частым причинам аллергического контактного дерматита относятся никель, хроматы, химические вещества каучука, а также мази и кремы с антибиотиками для местного применения. К частым сенсибилизаторам среди населения в целом также относятся ароматизаторы, формальдегид, ланолин (шерстяной жир, содержащийся в мазях и косметических средствах) и множество других распространенных экологических химикатов.
- Никель содержится в ювелирных изделиях, пряжках для ремней, металлических застежках на одежде и некоторых мобильных телефонах.
- Хроматы используются в процессе дубления кожи для обуви и в цементе, поэтому они могут повлиять на строительных рабочих, контактирующих с цементом.
- Химические вещества для резины содержатся в перчатках, воздушных шарах, резинках в одежде, ковриках для мыши и очках для плавания.
- Неомицин входит в состав мазей для оказания первой помощи с тройным антибиотиком, таких как Neosporin® (и дженерики Neosporin), а также других комбинированных препаратов с другими антибактериальными средствами (например, Polysporin®). Его также можно найти в препаратах для глаз и ушных каплях. Бацитрацин является частым ингредиентом мазей и кремов с антибиотиками, а также может вызывать аллергический контактный дерматит.
- Распространенные продукты, содержащие аллерген, включают косметику, мыло, красители и украшения.
- Ядовитый плющ — частая причина заболевания и обсуждается отдельно.
Кто в опасности?
Аллергический контактный дерматит может возникнуть в любом возрасте у людей любого этнического происхождения. У людей с кожными заболеваниями (такими как застойный дерматит, наружный отит или анальный зуд), которым требуется частое применение местных средств, со временем может развиться аллергический контактный дерматит.
Признаки и симптомы
Аллергический контактный дерматит может возникнуть на любом участке тела.
- Могут быть видны чешуйчатые красные или розовые участки возвышенной кожи (папулы и бляшки) и волдыри (пузырьки). Отдельные поражения имеют четкие границы и часто имеют геометрическую форму с прямыми краями и острыми углами.
- Отек век часто наблюдается, когда аллерген неосознанно переносится с пальца на веко. Пораженные участки обычно сильно зудят.
- При длительном дерматите участки возвышения становятся толстыми и возможна вторичная бактериальная инфекция.
Рекомендации по уходу за собой
- Избегайте обидчика.
- Может быть полезно избегать распространенных триггеров, таких как ароматизаторы, ланолин, никель и т. Д.
Когда обращаться за медицинской помощью
Обратитесь за медицинской помощью по поводу стойкой или повторяющейся сыпи неизвестного происхождения.Ваш врач может провести патч-тестирование, чтобы оценить потенциальную контактную аллергию. Иногда для подтверждения диагноза используется биопсия кожи.
Процедуры, которые может назначить ваш врач
Лечение направлено на предотвращение контакта с аллергеном.
- Симптоматическое лечение зуда может включать пероральные антигистаминные препараты.
- Местные стероиды средней и высокой активности могут быть назначены при высыпаниях на конечностях или туловище.
- Местные стероиды слабой активности могут быть назначены для более тонкой кожи лица и участков кожных складок.
- В тяжелых случаях с вовлечением больших участков тела может быть назначен курс перорального приема стероидов (преднизона).
Надежных ссылок
MedlinePlus: СыпьКлиническая информация и дифференциальная диагностика дерматита, Контакт
Список литературы
ia, Жан Л., изд. Дерматология , стр 227, 252-256. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине .6 th ed, pp.266, 1164-1165. Нью-Йорк: Макгроу-Хилл, 2003.
.Контактный дерматит — NHS
Контактный дерматит — это разновидность экземы, вызванная контактом с определенным веществом.
Экзема — это группа состояний, при которых кожа становится сухой и раздраженной.
Контактный дерматит обычно проходит или проходит полностью, если выявляется и устраняется вещество, вызывающее проблему. Также доступны процедуры, помогающие облегчить симптомы.
Информация:Консультации по коронавирусу
Получите консультацию по поводу коронавируса и экземы от Национального общества экземы
Симптомы контактного дерматита
Контактный дерматит вызывает зуд, образование пузырей, сухость и трещины на коже.
Более светлая кожа может стать красной, а более темная кожа может стать темно-коричневой, пурпурной или серой.
Эта реакция обычно возникает в течение нескольких часов или дней после воздействия раздражителя или аллергена.
Симптомы могут поражать любую часть тела, но чаще всего руки и лицо.
Подробнее о симптомах контактного дерматита
Кредит:
Когда обращаться к фармацевту
Поговорите с фармацевтом, если вас беспокоит контактный дерматит.
Они могут порекомендовать такие процедуры, как смягчающие средства (увлажняющие средства), которые вы втираете в кожу, чтобы она не высыхала.
Найти аптеку
Когда обращаться к терапевту
Обратитесь к терапевту, если у вас постоянные, повторяющиеся или тяжелые симптомы контактного дерматита.Они могут попытаться определить причину и предложить соответствующие методы лечения.
Врач общей практики может направить вас к врачу, специализирующемуся на лечении кожных заболеваний (дерматологу) для дальнейших исследований, если:
- не удается идентифицировать вещество, вызывающее ваш контактный дерматит
- ваши симптомы не поддаются лечению
Подробнее диагностика контактного дерматита
Причины контактного дерматита
Контактный дерматит может быть вызван:
- раздражителем — веществом, которое непосредственно повреждает внешний слой кожи
- аллергеном — веществом, которое заставляет иммунную систему реагировать таким образом, чтобы кожа
Контактный дерматит чаще всего вызывается раздражителями, такими как мыло и моющие средства, растворители или регулярным контактом с водой.
Узнать о причинах контактного дерматита
Лечение контактного дерматита
Если вам удастся избежать воздействия раздражителей или аллергенов, вызывающих симптомы, ваша кожа со временем очистится.
Однако, поскольку это не всегда возможно, вам также могут посоветовать использовать:
- смягчающие средства — увлажняющие средства, наносимые на кожу, чтобы предотвратить ее высыхание
- местные кортикостероиды — стероидные мази и кремы, наносимые на кожу для облегчения тяжелых состояний. Симптомы
Если у вас тяжелый эпизод контактного дерматита, и он охватывает большую площадь вашей кожи, врач может назначить пероральные кортикостероиды, но это бывает редко.
Подробнее о лечении контактного дерматита
Предотвращение контактного дерматита
Лучший способ предотвратить контактный дерматит — избегать контакта с аллергенами или раздражителями, вызывающими ваши симптомы.
Если вы не можете избежать контакта, вы можете предпринять шаги для снижения риска появления аллергенов или раздражителей, вызывающих симптомы, в том числе:
- очистка кожи — при контакте с аллергеном или раздражителем промыть пораженную кожу теплой воду и смягчающее средство как можно скорее.
- Используйте перчатки для защиты рук, но снимайте их время от времени, так как потоотделение может усугубить любые симптомы; если резина также раздражает вас, может оказаться полезным надеть хлопчатобумажные перчатки под резиновыми перчатками. в некоторых случаях вам может потребоваться связаться с производителем или проверить в Интернете, чтобы получить эту информацию.
- Применяя смягчающие средства часто и в больших количествах — они сохраняют вашу кожу увлажненной и помогают защитить ее от аллергенов и раздражителей; вы также можете использовать смягчающие заменители мыла вместо обычного кускового или жидкого мыла, которые могут высушить вашу кожу
Другие типы экземы
Другие типы экземы включают:
- распространенный вид экземы; он часто передается по наследству и связан с другими заболеваниями, такими как астма и сенная лихорадка
- дискоидная экзема — круглые или овальные пятна экземы на коже
- варикозная экзема — чаще всего поражает голени; это вызвано проблемами с оттоком крови по венам ног
Последняя проверка страницы: 12 ноября 2019 г.
Срок следующей проверки: 12 ноября 2022 г.
Аллергический контактный дерматит, контактная аллергия
Автор: д-р Аманда Окли, дерматолог, Гамильтон, Новая Зеландия, 1997 г.Обновлено доктором Рианет Пост, дерматологом, Стаффорд, Великобритания, 2016 г.
Что такое аллергический контактный дерматит?
Аллергический контактный дерматит — это форма дерматита / экземы, вызванная аллергической реакцией на вещество, называемое аллергеном, при контакте с кожей. Аллерген безвреден для людей, не страдающих аллергией. Аллергический контактный дерматит еще называют контактной аллергией.
Кто заболевает аллергическим контактным дерматитом?
Аллергический контактный дерматит распространен среди населения в целом и в определенных группах занятости.
Что вызывает аллергический контактный дерматит?
Аллергический контактный дерматит — это реакция гиперчувствительности 4 типа или реакции гиперчувствительности замедленного типа, которая возникает через 48–72 часов после контакта с аллергеном. Механизм включает CD4 + Т-лимфоциты, которые распознают антиген на поверхности кожи, высвобождая цитокины, которые активируют иммунную систему и вызывают дерматит. Примечание:
- Контактная аллергия возникает преимущественно от аллергена на коже, а не от внутренних источников или пищи.
- Лишь небольшое количество людей реагирует на конкретный аллерген, что безвредно для тех, у кого нет аллергии на него.
- Возможно, они годами контактировали с аллергеном, не вызывая дерматита.
- Контакт с небольшим количеством аллергена может вызвать дерматит.
- Пациенты с нарушением барьерной функции кожи более склонны к аллергическому контактному дерматиту, например пациенты с язвами ног, перианальным дерматитом или хроническим раздражающим контактным дерматитом.
- Пациенты с атопическим дерматитом, связанным с дефектом филаггрина (структурный белок рогового слоя), также имеют высокий риск развития аллергического контактного дерматита.
Каковы клинические признаки аллергического контактного дерматита?
Аллергический контактный дерматит возникает через несколько часов после контакта с ответственным материалом. Он успокаивается в течение нескольких дней, если кожа больше не контактирует с аллергеном.
Аллергический контактный дерматит обычно ограничивается участком контакта с аллергеном, но может распространяться за пределы области контакта или становиться генерализованным.
- Передача от пальцев может привести к дерматиту век и половых органов.
- Дерматит вряд ли может быть вызван конкретным аллергеном, если участок кожи, наиболее контактирующий с этим аллергеном, не затронут.
- Пораженная кожа может быть красной и зудящей, опухшей и покрытой волдырями или сухой и неровной.
Вот некоторые типичные примеры аллергического контактного дерматита:
- Экзема на коже при контакте с ювелирными изделиями из-за контактной аллергии на никель
- Реакция на ароматизаторы в парфюмерии и предметах домашнего обихода
- Экзема под лейкопластырем при контактной аллергии на канифоль
- Отек и образование волдырей на лице и шее в результате перманентной краски для волос из-за аллергии на парафенилендиамин
- Дерматит рук, вызванный химическими ускорителями резины, используемыми при производстве резиновых перчаток
- Зудящее красное лицо от контакта с метилизотиазолиноном, консервантом в смываемых средствах для волос и детских салфетках
- Дерматит кончиков пальцев, вызванный акрилатами, используемыми при наращивании волос и косметике для ногтей.
- Реакции после дентальных имплантатов, содержащих акрилаты
- Локальные волдыри на месте приема лекарств местного действия, таких как антибиотики
- Отек и образование волдырей на открытых участках (например, на лице и руках) из-за контакта с такими растениями, как ядовитый плющ или, в Новой Зеландии, японское восковое дерево Toxicodendron Succedaneum
Существует очень длинный список материалов, вызывающих контактную аллергию у небольшого числа людей.
Аллергический контактный дерматит
См. Другие изображения аллергического контактного дерматита.
Что такое дифференциальный диагноз аллергического контактного дерматита?
Аллергический контактный дерматит следует отличать от:
- Раздражающий контактный дерматит, который возникает в результате раздражения или повторяющихся повреждений кожи. Раздражители включают воду, мыло, детергенты, растворители, кислоты, щелочи и трение. Раздражающий контактный дерматит может поразить любого, если он достаточно подвергся воздействию раздражителя, но особенно чувствительны люди с атопическим дерматитом.В большинстве случаев дерматит рук возникает из-за контакта с раздражителями. Раздражающий контактный дерматит может возникнуть сразу после единичной травмы или медленно развиваться после многократного воздействия раздражителя.
- Другие формы дерматита, которые могут имитировать аллергический контактный дерматит.
- Контактная крапивница, при которой сыпь появляется в течение нескольких минут после воздействия и исчезает в течение нескольких минут или часов. Аллергическая реакция на латекс — самый известный пример аллергической контактной крапивницы.
- Грибковые инфекции; tinea corporis может проявляться односторонней сыпью.
Какие осложнения аллергического контактного дерматита?
Аллергический контактный дерматит начинается как локализованная реакция на аллерген при контакте с кожей, но тяжелые реакции могут распространяться из-за аутоэкзематизации и приводить к эритродермии.
Проглатывание контактного аллергена в редких случаях может привести к синдрому бабуина или генерализованному системному контактному дерматиту.
Фотоаллергия
Иногда контактная аллергия возникает только после воздействия на кожу ультрафиолета.Сыпь ограничивается участками, подверженными воздействию солнца, даже если аллерген мог контактировать с закрытыми участками. Это называется фотоконтактным дерматитом.
Примеры фотоаллергии:
- Дерматит, вызванный солнцезащитным химическим веществом, поражающий верхнюю, но не нижнюю поверхность руки
- Дерматит лица, шеи, рук и кистей, вызванный антибактериальным мылом.
Как диагностируется аллергический контактный дерматит?
Иногда контактную аллергию легко распознать и никаких специальных тестов не требуется.Сбор очень хорошего анамнеза, включая информацию о рабочей среде, хобби, продуктах, используемых дома и на работе, а также пребывании на солнце, повысит шансы на установление диагноза. Сыпь обычно (но не всегда) полностью проходит, если аллерген больше не контактирует с кожей, но снова появляется даже при незначительном контакте с ней.
Тест открытого нанесения используется для подтверждения контактной аллергии на косметическое средство, такое как увлажняющий крем. Под подозрением препарат наносят несколько раз в день в течение нескольких дней на небольшой участок чувствительной кожи.Подходит внутренняя сторона плеча. Контактная аллергия вероятна, если дерматит возник на обрабатываемой области.
Дерматологи проведут патч-тесты у пациентов с подозрением на контактную аллергию, особенно если реакция тяжелая, рецидивирующая или хроническая. Тесты могут определить конкретный аллерген, вызывающий сыпь.
Соскоб с кожи от грибка для микроскопии и посева может исключить грибковую инфекцию.
Тест на диметилглоксим доступен для «выборочного тестирования», если продукт содержит никель.
Как лечить аллергический контактный дерматит?
Важно понимать, как вы контактируете с ответственным веществом, чтобы по возможности избежать этого.
- Выясните, на что именно у вас аллергия, пройдя комплексные патч-тесты.
- Определите, где находится аллерген, поэтому перед использованием прочитайте этикетки всех продуктов.
- Внимательно изучите окружающую среду, чтобы найти аллерген. Примечание: многие химические вещества имеют несколько названий, и часто встречаются перекрестные реакции с аналогичными химическими веществами с разными названиями.
- Надевайте соответствующие перчатки для защиты рук от прикосновения к материалам, на которые вы реагируете, и снимайте перчатки соответствующим образом. Некоторые химические вещества проникают сквозь определенные перчатки; обратитесь за советом к специалисту по безопасности.
- Обратитесь за помощью к дерматологу.
Активный дерматит обычно лечат следующими препаратами:
Каковы исходы аллергического контактного дерматита?
Контактная аллергия часто сохраняется на протяжении всей жизни, поэтому важно идентифицировать аллерген и не прикасаться к нему.Дерматит может повториться при повторном контакте с аллергеном.
- Некоторых аллергенов избежать труднее, чем других, при этом особой проблемой являются переносимые по воздуху аллергены (например, эпоксидная смола, пыльца композитов).
- Чем дольше человек страдает тяжелым аллергическим контактным дерматитом, тем больше времени потребуется для его устранения после постановки диагноза и выявления причины.
- Дерматит может исчезнуть, если избегать контакта с аллергеном, но иногда он сохраняется бесконечно, например, аллергия на хроматы.
Прогноз зависит от образования пациента и его соблюдения в отношении избегания аллергенов и соответствующего ухода за кожей.
Аллергический контактный дерматит: основы практики, история вопроса, патофизиология
Автор
Томас Н. Хелм, доктор медицины Клинический профессор дерматологии и патологии, Университет Буффало, Школа медицины и биомедицинских наук Государственного университета Нью-Йорка; Директор лаборатории дерматопатологии Buffalo Medical Group
Томас Н. Хелм, доктор медицинских наук, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия дерматологии, Американское общество дерматологической хирургии, Американское общество дерматопатологов
Раскрытие: не раскрывать.
Главный редактор
Уильям Д. Джеймс, доктор медицины Пол Р. Гросс, профессор дерматологии, заместитель председателя, директор программы резидентуры, факультет дерматологии, Медицинская школа Университета Пенсильвании
Уильям Д. Джеймс, доктор медицины, является членом следующих медицинских обществ: Американских Академия дерматологии, Общество следственной дерматологии
Раскрытие информации: Полученный доход в размере 250 долларов США или выше от: Elsevier; WebMD
Выступал в качестве спикера для различных университетов, дерматологических обществ и дерматологических факультетов.
Дополнительные участники
Дэниел Дж. Хоган, доктор медицины Клинический профессор внутренней медицины (дерматология), Колледж остеопатической медицины Юго-Восточного университета Нова; Исследователь, Hill Top Research, Исследовательский центр Флориды
Дэниел Дж. Хоган, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия дерматологии, Американское общество контактного дерматита, Канадская дерматологическая ассоциация
Раскрытие информации: не раскрывать.
Благодарности
Дональд Белсито, доктор медицины Профессор клинической дерматологии, отделение дерматологии, Медицинский центр Колумбийского университета
Дональд Белсито, доктор медицинских наук, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия дерматологии, Американское общество контактного дерматита, Фонд дерматологии, Медицинское общество округа Нью-Йорк, Нью-Йоркское дерматологическое общество, Дерматологическое общество Ноя Вустера и Phi Beta. Каппа
Раскрытие: Ничего не раскрывать.
Барри Бреннер, доктор медицины, доктор философии, FACEP является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия неотложной медицины, Американский колледж грудных врачей, Американский колледж врачей неотложной помощи, Американский колледж врачей, Американская кардиологическая ассоциация, Американское торакальное общество, Медицинское общество Арканзаса, Нью-Йоркская медицинская академия, Нью-Йоркская академия наук и Общество академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Джеффри П. Каллен, доктор медицины Профессор медицины (дерматология), руководитель отделения дерматологии Медицинской школы Университета Луисвилля
Джеффри П. Каллен, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия дерматологии, Американский колледж врачей и Американский колледж ревматологии
Раскрытие информации: Amgen Honoraria Consulting; Комитет по мониторингу безопасности Celgene Honoraria
Саймон К. Лоу, доктор медицины, фармацевт Клинический профессор медицинских наук, кафедра офтальмологии, Глазной институт Жюля Стейна, Калифорнийский университет, Лос-Анджелес, медицинская школа Дэвида Геффена
Саймон К. Лоу, доктор медицинских наук, фармацевт является членом следующих медицинских обществ: Американской академии офтальмологии, Американского общества глаукомы и Ассоциации исследований в области зрения и офтальмологии
Раскрытие: Ничего не раскрывать.
Марк Лауден, доктор медицины Доцент кафедры клинической медицины, отделение неотложной медицины, медицинский факультет Университета Майами, Медицинская школа Леонарда Миллера
Марк Лауден, доктор медицины, является членом следующих медицинских обществ: Американской академии неотложной медицины и Американского колледжа врачей неотложной помощи
Раскрытие: Ничего не раскрывать.
Р. Скотт Лоури, доктор медицины Адъюнкт-профессор офтальмологии, кафедра детской офтальмологии и косоглазия, Медицинский колледж Университета Арканзаса, Медицинский колледж Детской больницы Арканзаса
R Скотт Лоури, доктор медицины, является членом следующих медицинских обществ: Американской академии офтальмологии и Медицинского общества Арканзаса
Раскрытие: Ничего не раскрывать.
Джошуа Мэй, MD Клиника дерматологии Бенд
Раскрытие: Ничего не раскрывать.
Джон А. Майкл, Мэриленд
Раскрытие: Ничего не раскрывать.
Кристофер Дж. Рапуано, доктор медицины Профессор кафедры офтальмологии Медицинского колледжа Джефферсона Университета Томаса Джефферсона; Директор службы роговицы, содиректор отделения рефракционной хирургии, Институт глаза Уиллса
Кристофер Дж. Рапуано, доктор медицины, является членом следующих медицинских обществ: Американской академии офтальмологии, Американского общества катарактальной и рефракционной хирургии, Ассоциации контактных линз офтальмологов, Общества роговицы, Американской ассоциации глазных банков и Международного общества рефракционной хирургии
.Раскрытие информации: Allergan Honoraria Выступление и обучение; Гонорар Allergan Consulting Консультации; Alcon Honoraria Выступление и обучение; RPS Доля собственности Другое; Bausch & Lomb Honoraria Выступление и преподавание; Гонорар Merck Consulting Консультации; Bausch & Lomb Consulting; Merck Honoraria Выступление и обучение
Hampton Roy Sr, MD Доцент кафедры офтальмологии Медицинского университета Арканзаса
Хэмптон Рой-старший, доктор медицины, является членом следующих медицинских обществ: Американской академии офтальмологии, Американского колледжа хирургов и Панамериканской ассоциации офтальмологов
Раскрытие: Ничего не раскрывать.
Дэвид Тодд Шварц, доктор медицины Адъюнкт-профессор экстренной медицины, Медицинский факультет Нью-Йоркского университета; Лечащий врач отделения неотложной медицины, Госпитальный центр Белвью и Медицинский центр Нью-Йоркского университета
Дэвид Тодд Шварц, доктор медицины, является членом следующих медицинских обществ: Американской академии неотложной медицины и Американского колледжа врачей неотложной помощи
Раскрытие: Ничего не раскрывать.
Брэдли Д. Шай, доктор медицины Старший врач отделения неотложной медицины, Больничный центр Белвью, Медицинский факультет Нью-Йоркского университета
Раскрытие: Ничего не раскрывать.
Ричард П. Винсон, доктор медицины Ассистент клинического профессора, кафедра дерматологии, Центр медицинских наук Техасского технического университета, Медицинская школа Пола Л. Фостера; Консультант, Дерматология Маунтин-Вью, PA
Ричард П. Винсон, доктор медицины, является членом следующих медицинских обществ: Американской академии дерматологии, Ассоциации военных дерматологов, Техасского дерматологического общества и Техасской медицинской ассоциации
.Раскрытие: Ничего не раскрывать.
Джек Л. Уилсон, доктор философии Заслуженный профессор кафедры анатомии и нейробиологии, Медицинский научный центр Университета Теннесси, медицинский колледж
Джек Л. Уилсон, доктор философии, является членом следующих медицинских обществ: Американской ассоциации анатомов, Американской ассоциации клинических анатомов и Американской кардиологической ассоциации
.Раскрытие: Ничего не раскрывать.
Генерализованный эксфолиативный дерматит | Johns Hopkins Medicine
Что такое генерализованный эксфолиативный дерматит?
Генерализованный эксфолиативный дерматит или эритродермия — это тяжелое воспаление всей поверхности кожи.Это связано с реакцией на определенные лекарства, ранее существовавшим заболеванием кожи, а иногда и с раком. Примерно у 25% людей причина не устанавливается. Он характеризуется покраснением и шелушением кожи, которое начинается с пятен и распространяется. Кожа начинает шелушиться. Это приводит к проблемам с регулированием температуры, потере белка и жидкости, а также к увеличению скорости метаболизма.
Каковы симптомы генерализованного эксфолиативного дерматита?
Ниже приведены наиболее частые признаки и симптомы генерализованного эксфолиативного дерматита.Однако каждый человек может испытывать симптомы по-разному:
Сильное покраснение кожи
Масштабирование
Поражения с коркой
Кожица утолщенная
Зуд
Увеличение лимфатических узлов
Лихорадка
недомогание
Вторичные инфекции (вирусные или бактериальные)
Потеря жидкости и белков через поврежденную кожу.Это может привести к обезвоживанию и дефициту белка
Симптомы генерализованного эксфолиативного дерматита могут напоминать другие кожные заболевания. Всегда консультируйтесь со своим врачом для постановки диагноза.
Как определяется причина генерализованного эксфолиативного дерматита?
Диагностика включает тщательное устранение известных причин, таких как определенные лекарства (например, пенициллин и барбитураты). Кроме того, ваш лечащий врач может проверить наличие других кожных заболеваний, таких как атопический дерматит, а также определенных типов рака, таких как лимфома, во время медицинского осмотра и изучения истории болезни.Ваш лечащий врач также может выполнить биопсию кожи, чтобы проанализировать образец вашей кожи в лаборатории.
Лечение генерализованного эксфолиативного дерматита
Специфическое лечение генерализованного эксфолиативного дерматита обсудит с вами ваш лечащий врач на основании:
Ваш возраст, общее состояние здоровья и история болезни
Степень реакции
Ваша переносимость определенных лекарств, процедур или методов лечения
Ожидания по ходу реакции
Ваше мнение или предпочтение
В тяжелых случаях генерализованного эксфолиативного дерматита может потребоваться госпитализация на время лечения антибиотиками, внутривенными (внутривенными) жидкостями и пищевыми добавками.Лечение будет зависеть от причины:
Если определенные лекарства вызывают заболевание, их устранение обычно помогает излечить генерализованный эксфолиативный дерматит.
Если другое кожное заболевание вызывает генерализованный эксфолиативный дерматит, лечение другого кожного заболевания обычно устраняет генерализованный эксфолиативный дерматит.
Если заболевание вызвано раком, лечение рака обычно помогает избавиться от генерализованного эксфолиативного дерматита.
Другие процедуры могут включать:
Одеяла с подогревом (для согрева)
Холодные ванны
Вазелин, нанесенный на кожу, затем марля
Системные кортикостероиды (для тяжелых случаев)
Регидратация (возвращение жидкости в организм)
Комплексный уход за раной для предотвращения инфицирования
Это состояние может быть опасным для жизни и часто требует госпитализации.Перспектива (прогноз) зависит от причины. В случае реакции на лекарство состояние обычно длится от 2 до 6 недель после прекращения приема лекарства.
Контактный дерматит: Медицинская энциклопедия MedlinePlus
Существует 2 типа контактного дерматита.
Раздражающий дерматит : это наиболее распространенный тип. Это вызвано не аллергией, а реакцией кожи на раздражающие вещества или трение. Раздражающие вещества могут включать кислоты, щелочные материалы, такие как мыло и моющие средства, смягчители тканей, растворители или другие химические вещества.Очень раздражающие химические вещества могут вызвать реакцию уже через короткий период контакта. Более мягкие химические вещества также могут вызвать реакцию после многократного контакта.
Люди с атопическим дерматитом подвергаются повышенному риску развития раздражающего контактного дерматита.
Общие материалы, которые могут вызвать раздражение кожи, включают:
- Цемент
- Краски для волос
- Длительное воздействие влажных подгузников
- Пестициды или средства от сорняков
- Резиновые перчатки
- Шампуни
Аллергический контактный дермат Эта форма состояния возникает, когда ваша кожа контактирует с веществом, которое вызывает у вас аллергическую реакцию.
Общие аллергены включают:
- Клеи, в том числе те, которые используются для накладных ресниц или накладных ресниц.
- Антибиотики, такие как неомицин, втираются в поверхность кожи.
- Перуанский бальзам (используется во многих личных товарах и косметике, а также во многих продуктах питания и напитках).
- Ткани и одежда, включая материалы и красители.
- Ароматизаторы в парфюмерии, косметике, мыле и увлажняющих средствах.
- Лаки для ногтей, краски для волос и растворы для перманентной завивки.
- Никель или другие металлы (встречаются в ювелирных изделиях, ремешках для часов, металлических молниях, крючках для бюстгальтеров, пуговицах, складных ножах, держателях для губной помады и порошковых компактах).
- Ядовитый плющ, ядовитый дуб, ядовитый сумах и другие растения.
- Резиновые или латексные перчатки или обувь.
- Консерванты, обычно используемые в рецептурных и отпускаемых без рецепта лекарствах местного действия.
- Формальдегид, который используется в большом количестве выпускаемых изделий.
У вас не будет реакции на какое-либо вещество, когда вы впервые столкнетесь с ним.Однако у вас сформируется реакция после будущих разоблачений. Вы можете стать более чувствительным и развить реакцию, если будете использовать его регулярно. Можно переносить это вещество годами или даже десятилетиями, прежде чем разовьется аллергия. Как только у вас разовьется аллергия, у вас останется аллергия на всю жизнь.
Чаще всего реакция возникает через 24–48 часов после воздействия. Сыпь может сохраняться в течение нескольких недель после прекращения воздействия.
Некоторые продукты вызывают реакцию только тогда, когда кожа также подвергается воздействию солнечного света (светочувствительность).К ним относятся:
- Лосьоны для бритья
- Солнцезащитные кремы
- Сульфатные мази
- Некоторые духи
- Продукты из каменноугольной смолы
- Масло из кожуры лайма
Несколько переносимых по воздуху аллергенов, таких как амброзия, духи, пары с ногтей лак или инсектицидный спрей также могут вызвать контактный дерматит.
Атопический дерматит: обзор диагностики и лечения
КРИСТИН Э. КОРРЕАЛ, доктор медицины, КОЛЛИН УОКЕР, Д.О., ЛИДИЯ МЕРФИ, Р.N., B.S.N, и TIMOTHY J. CRAIG, D.O., Медицинский колледж Государственного университета Пенсильвании, Херши, Пенсильвания
Am Fam Physician. 15 сентября 1999; 60 (4): 1191-1198.
См. Соответствующий информационный бюллетень для пациентов по экземе, написанный авторами этой статьи.
Атопический дерматит — распространенное потенциально изнурительное состояние, которое может снизить качество жизни. Наиболее частый симптом — кожный зуд. Попытки облегчить зуд расчесыванием просто усугубляют сыпь, создавая замкнутый круг.Лечение должно быть направлено на уменьшение зуда, восстановление кожи и уменьшение воспаления при необходимости. Лубриканты, антигистаминные препараты и местные кортикостероиды являются основой терапии. При необходимости можно использовать пероральные кортикостероиды. Если зуд не поддается лечению, следует рассмотреть другие диагнозы, такие как избыточный бактериальный рост или вирусные инфекции. Существуют варианты лечения рефрактерного атопического дерматита, но эти меры следует использовать только в особых ситуациях и обычно требуют консультации дерматолога или аллерголога.
Тематический дерматит — это хроническое воспаление кожи, которое возникает у людей любого возраста, но чаще встречается у детей. Состояние характеризуется сильным зудом и течением с обострениями и ремиссиями.
Сообщается, что атопический дерматит поражает 10 процентов детей.1 По оценкам, только в Соединенных Штатах на лечение детского атопического дерматита тратится более 364 миллионов долларов в год.2 Хотя симптомы атопического дерматита исчезают через В подростковом возрасте у 50 процентов пораженных детей заболевание может сохраняться и во взрослой жизни.Плохие прогностические признаки включают семейный анамнез заболевания, раннее диссеминированное инфантильное заболевание, женский пол и сопутствующие аллергический ринит и астму.3
Диагноз
Диагноз атопического дерматита основывается на данных анамнеза и физического обследования. Следует расследовать воздействие возможных усугубляющих факторов, таких как аэроаллергены, раздражающие химические вещества, продукты питания и эмоциональный стресс.
К сожалению, нет конкретных лабораторных данных или гистологических признаков, определяющих атопический дерматит.Хотя повышенные уровни IgE обнаруживаются почти у 80 процентов больных, уровни IgE также повышены у пациентов с другими атопическими заболеваниями.4
Диагностические признаки атопического дерматита перечислены в таблице 1. Диагноз требует наличия как минимум три основных признака и как минимум три второстепенных.5
Посмотреть / распечатать таблицу
ТАБЛИЦА 1Диагностические признаки атопического дерматита *
Основные признаки | |
Зуд | |
Личный или семейный анамнез атопического заболевания | |
Типичное распределение и морфология сыпи при атопическом дерматите: | |
лицевых поверхностей | |
Изгиб лихенификации в дети старшего возраста и взрослые | |
Незначительные особенности | |
Глаза | |
Катаракта (передняя субкапсулярная) | 7 Пораженные складки |
Бледность лица | |
Гиперлинейность ладоней | |
Ксероз | |
| 07 07 07 07 Отрубевидный лишай 07 07 Отрубевидный лишай | |
Волосный кератоз | |
Неспецифический дерматит кистей и стоп | |
Экзема сосков | |
Кожные пробы I типа положительная гиперчувствительность 730 | |
Склонность к кожным инфекциям | |
Повышенный уровень IgE в сыворотке | |
Пищевая непереносимость | |
077 9026 90279026Ранний возраст начала | |
Диагностические признаки атопического дерматита *
Основные признаки | |
Зуд | |
Хронический семейный анамнез атопического заболевания | |
Типичное распределение и морфология сыпи при атопическом дерматите: | |
Лицевые и разгибательные поверхности у детей грудного и раннего возраста | |
| 907 907 лихенификация у детей старшего возраста и взрослых | |
Незначительные особенности | |
Глаза | |
Катаракта (передняя субкапсулярная) | |
бледность лица | |
Ладонного hyperlinearity | |
Ксероз | |
лишая альба | |
Белого dermatographism | |
Ихтиоз | |
Волосный кератоз | |
Неспецифический дерматит кистей и стоп | |
Экзема сосков | |
Склонность к кожным инфекциям | |
Повышенный уровень IgE в сыворотке | |
Пищевая непереносимость | |
| 9 -0006 Опосредованная иммунитетом | |
Ранний возраст начала | |
Зуд — универсальная находка при атопическом дерматите.Зуд может быть сильным, иногда вызывая нарушение сна, раздражительность и общий стресс у пациентов и членов их семей. Зуд приводит к расчесыванию, что приводит к вторичным изменениям кожи, таким как лихенификация (сильное выделение линий кожи), раздражение и нарушение кожного барьера. Следовательно, атопический дерматит называют «зудом, который вызывает сыпь», а не «зудящей сыпью».
Поражения кожи, наблюдаемые при атопическом дерматите, сильно различаются в зависимости от тяжести воспаления, различных стадий заживления, хронического расчесывания и частых вторичных инфекций.Острые поражения представляют собой папулы и пузырьки на фоне эритемы. При подострых поражениях могут развиться чешуйки и лихенификация. Хронически пораженные участки становятся толстыми и фиброзными, а внутри бляшек часто образуются узелки (рис. 1). На любой стадии поражения могут развиться вторичные инфекции, которые могут напоминать импетиго с корками и мокнущими поражениями. Когда поражения рассасываются, участки гиперпигментации или гипопигментации сохраняются.6
Просмотреть / распечатать Рисунок
РИСУНОК 1.
Узелки, указывающие на хроническое поражение кожи у взрослого с атопическим дерматитом.
РИСУНОК 1.
Узелки, указывающие на хроническое поражение кожи у взрослого с атопическим дерматитом.
Ксероз (сухость кожи) — еще одна характерная особенность кожи у пациентов с атопическим дерматитом. Поскольку ксеротическая кожа не может удерживать влагу, она менее податлива и с большей вероятностью потрескается и потрескается. Разрушение кожного барьера увеличивает восприимчивость к раздражениям и инфекциям.7 Обратный ксероз — один из ключевых элементов лечения атопического дерматита.
У младенцев и детей раннего возраста с атопическим дерматитом зуд обычно присутствует на волосистой части головы, лице (щеки и подбородок) и разгибательных поверхностях конечностей (рисунки 2 и 3). У детей старшего возраста и взрослых обычно поражаются сгибательные поверхности (переднекубитальная и подколенная ямки), шеи, запястий и лодыжек (рис. 4). Наличие разгибателей у детей старшего возраста и взрослых указывает на плохой прогноз окончательного излечения.8
Просмотр / печать Рисунок
РИСУНОК 2.
Типичная сыпь на лице атопического дерматита у белого младенца.
РИСУНОК 2.
Типичная сыпь на лице атопического дерматита у белого младенца.
Просмотр / печать Рисунок
РИСУНОК 3.
Характерная сыпь на лице у чернокожего младенца с атопическим дерматитом.
РИСУНОК 3.
Характерная сыпь на лице у ребенка чернокожего возраста с атопическим дерматитом.
Просмотр / печать Рисунок
РИСУНОК 4.
Сыпь на конечностях, типичная для морфологии и распределения поражений атопического дерматита у детей старшего возраста и взрослых.
РИСУНОК 4.
Сыпь на конечностях, типичная для морфологии и распределения поражений атопического дерматита у детей старшего возраста и взрослых.
Общие периокулярные признаки включают периорбитальную гиперпигментацию и складки Денни-Моргана (выступающие складки кожи под нижним веком).Передняя субкапсулярная катаракта развивается у 4–12% пациентов с атопическим дерматитом. Задняя катаракта обычно является побочным эффектом пероральной терапии кортикостероидами или местных кортикостероидов, используемых в периорбитальной области.9
От 50 до 80 процентов пациентов с атопическим дерматитом страдают или заболевают астмой или аллергическим ринитом. Почти 70 процентов пациентов имеют положительный семейный анамнез атопии. Даже если атопический дерматит проходит с возрастом, предрасположенность к астме и риниту сохраняется.10
Патогенез и этиология
Патогенез атопического дерматита неизвестен, но это заболевание, по-видимому, является результатом генетической предрасположенности, иммунной дисфункции и дисфункции эпидермального барьера.11 Самая современная теория состоит в том, что неустановленная генетическая аномалия вызывает повышенный уровень циклическая аденозинмонофосфат (цАМФ) фосфодиэстераза, которая, в свою очередь, приводит к низким уровням внутриклеточного цАМФ, вторичного мессенджера, контролирующего клеточную активность. Это изменение уровня внутриклеточного цАМФ вызывает гиперреактивность базофилов и тучных клеток, в результате чего повышается продукция и высвобождение гистамина и лейкотриенов.Т-клетки — это преимущественно клетки подтипа Т-хелперов-2, которые предрасполагают к атопии.6,12–14
Пища, химические вещества и аэроаллергены могут играть роль в патогенезе и обострении атопического дерматита. Однако точная роль аэроаллергенов и пищевой аллергии является спорной из-за ограничений in vitro радиоаллергосорбентного теста (RAST) и кожной пробы. Оба теста имеют почти 90-процентную отрицательную прогностическую ценность для атопического дерматита, но их положительная прогностическая ценность составляет менее 50 процентов из-за частых ложноположительных результатов.15
Воздействие аэроаллергенов, таких как пыльца, плесень, клещи и шерсть животных, по-видимому, важно для некоторых пациентов с атопическим дерматитом. Существенное клиническое улучшение может произойти, когда этих пациентов удаляют из окружающей среды, содержащей аллергены, на которые они реагируют.16 При подозрении на чувствительность к пище или аэроаллергенам, пациенты должны быть обследованы с помощью RAST in vitro или кожных тестов и, возможно, диеты отмены или контролируемой пищи. вызов тест.
Вторичные инфекции
Стафилококковые и стрептококковые инфекции являются частыми осложнениями атопических поражений.Повышенная восприимчивость возникает из-за того, что кожа пациентов с атопическим дерматитом является плохим барьером для организмов, имеет подавленную иммунную функцию и не содержит нормальных липофильных бактерий.17
Пациенты с атопическим дерматитом подвергаются повышенному риску широко распространенной инфекции вируса простого герпеса (варикеллиформная сыпь Капоши) . При этой инфекции болезненные пузырьки на эритематозной основе могут возникать на участках дерматита или на коже нормального вида. Также могут развиваться конституциональные симптомы.Лечение ацикловиром (зовираксом) показано для предотвращения осложнений.17
Дифференциальный диагноз
Поскольку кожные поражения при атопическом дерматите могут принимать разные формы (папулы, пузырьки, бляшки, узелки и экскориации), дифференциальная диагностика атопического дерматита обширна. . Состояния, которые необходимо учитывать у пациентов с зудом, включают себорейный дерматит, псориаз и нейродермит. Особенности, которые отличают эти и другие состояния от атопического дерматита, перечислены в таблице 2.
Просмотреть / распечатать таблицу
ТАБЛИЦА 2Дифференциальная диагностика атопического дерматита
| Заболевание | Отличительные признаки | |
|---|---|---|
Себорейный дерматит в анамнезе | 7 Себорейный дерматит семейный дерматит||
Псориаз | Локальные пятна на разгибательных поверхностях, волосистой части головы, ягодицах; на ногтях с ямками | |
Нейродермит | Обычно это один пластырь на участке, доступном для зуда; Отсутствие семейного анамнеза | |
Контактный дерматит | Положительный анамнез, сыпь в области воздействия, отсутствие семейного анамнеза | |
Чесотка | Папулы, соскоб пальцами, положительное поражение кожи | |
Системные заболевания | Результаты полного анамнеза и физикального обследования зависят от заболевания | |
Герпетиформный дерматит | Везикулы над областями разгибателей и связанные с ними инфекции | 70007Серпигинозные бляшки с центральным просветом, положительный препарат гидроксида калия |
Иммунодефицитное расстройство | История рецидивов инфекции |
Дифференциальный диагноз Атопа ic Дерматит
| Болезнь | Отличительные признаки | |
|---|---|---|
Себорейный дерматит | Жирные, чешуйчатые поражения, отсутствие семейного анамнеза | |
Нейродермит | Обычно это один пластырь на участке, доступном для зуда; Отсутствие семейного анамнеза | |
Контактный дерматит | Положительный анамнез, сыпь в области воздействия, отсутствие семейного анамнеза | |
Чесотка | Папулы, соскоб пальцами, положительное поражение кожи | |
Системные заболевания | Результаты полного анамнеза и физикального обследования зависят от заболевания | |
Герпетиформный дерматит | Везикулы над областями разгибателей и связанные с ними инфекции | 70007Серпигинозные бляшки с центральным просветом, положительный препарат гидроксида калия |
Иммунодефицитное расстройство | История рецидивов инфекции |
Системные заболевания, такие как злокачественные новообразования , заболевания щитовидной железы и печеночная или почечная недостаточность также могут вызывать кожный зуд и экскориации.У взрослых с впервые появившимся зудом необходимы тщательный сбор анамнеза и полное физикальное обследование, чтобы исключить системное заболевание.18
Иногда у пациента с кожными поражениями и в анамнезе, указывающем на атопический дерматит, возникает контактный дерматит. Если в анамнезе выявляется обострение сыпи после контакта с определенным веществом или если стандартная терапия не дает результатов, может быть показано патч-тестирование для выявления причины аллергического контактного дерматита.19
Лечение
Лечение атопического дерматита направлено на лежащие в основе кожные аномалии такие как ксероз, зуд, суперинфекция и воспаление (рис. 5).Пациентов также следует информировать о хроническом характере заболевания и необходимости постоянного соблюдения надлежащего ухода за кожей.
Просмотр / печать Рисунок
Лечение атопического дерматита
РИСУНОК 5.
Лечение атопического дерматита.
Лечение атопического дерматита
РИСУНОК 5.
Лечение атопического дерматита.
КУПАНИЕ И УВЛАЖНЯЮЩИЕ СРЕДСТВА
Разумная рекомендация для купания — один раз в день в теплой (не горячей) воде в течение примерно 5-10 минут.Мыло не следует использовать, если оно не требуется для удаления грязи. В этой ситуации рекомендуется использовать мягкое очищающее средство (например, Dove, Basis, Kiss My Face или Cetaphil).
Сразу после купания (и до того, как кожа полностью высохнет), пациенты должны обильно нанести увлажняющий крем (например, Aquaphor, Eucerin, Moisturel, минеральное масло или детское масло). Мази превосходят кремы и лосьоны, но они жирные и поэтому плохо переносятся. Кремы эффективны и переносятся лучше, чем мази.Лосьоны наименее эффективны из-за содержания в них спирта. 8
ОККЛЮЗИЯ, МЫЧКИ И ЗАЩИТА КОЖИ
Сильно пораженная кожа может быть оптимально увлажнена окклюзией в дополнение к применению смягчающего средства. Небольшие участки можно закрыть полиэтиленовой пленкой или прикрыть руки перчатками. Однако обратите внимание, что окклюзионные методы, используемые с местными кортикостероидами, увеличивают системную абсорбцию и возможность побочных эффектов.
Замачивание в бикарбонате натрия или коллоидной овсянке (Aveeno) можно использовать для лечения зуда.Чтобы избежать травм кожи от царапин, ногти следует остричь, а на ночь можно носить хлопчатобумажные перчатки.
АНТИГИСТАМИНЫ И АНТИДЕПРЕССАНТЫ
Зуд, невосприимчивый к увлажняющим кремам и консервативным мерам, можно лечить антигистаминными или трициклическими антидепрессантами. По сравнению с новыми гистаминами, не вызывающими седативного эффекта, более старые седативные агенты, такие как гидроксизин (Атаракс) и дифенгидрамин (Бенадрил), более эффективны в борьбе с зудом.20 Однако эти агенты могут повлиять на способность ребенка учиться или способность взрослого управлять автомобилем и Работа.21 Если сонливость является проблемой, можно попробовать антигистаминные препараты, не вызывающие седативного эффекта, чтобы проверить, насколько они эффективны. Трициклические антидепрессанты, такие как доксепин (синекван) и амитриптилин (элавил), также обладают антигистаминным действием, вызывают сон и уменьшают зуд.22
Местные формы доксепина (зоналон), дифенгидрамина (в форме крема, геля или спрея) и бензокаина (америкаин) ) доступны. Однако эти формы могут всасываться системно и вызывать аллергический контактный дерматит.19,23
АНТИБИОТИКИ
Для лечения вторичных инфекций следует использовать антибиотики.Соответствующие агенты включают клиндамицин (Клеоцин), диклоксациллин (Патоцил), цефалоспорины первого поколения и антибиотики из группы макролидов. У пациента, у которого продолжаются вспышки бактериальных инфекций, когда он не принимает антибиотики, может быть хроническая иммуносупрессия. Местная терапия вторично инфицированных пораженных участков с коркой может быть проведена путем замачивания или обертывания пораженных участков тканями, пропитанными раствором ацетата алюминия или физиологическим раствором.
КОРТИКОСТЕРОИДЫ
Системные кортикостероиды следует использовать только у пациентов с тяжелым резистентным к лечению атопическим дерматитом.Пероральные кортикостероиды улучшают поражение атопического дерматита, но при прекращении приема этих лекарств может возникнуть обострение болезни. Если для лечения тяжелого обострения атопического дерматита используется системный кортикостероид, то вероятность обратного эффекта можно снизить, уменьшив дозу препарата, увеличив лечение кортикостероидами для местного применения и активно увлажняя кожу. дерматит, но терапия этими средствами не должна заменять частое использование увлажняющих кремов.Местные и системные побочные эффекты местных стероидов хорошо известны. Местные эффекты включают атрофию кожи, стрии, телеангиэктазии, гипопигментацию, розацеа, периоральный дерматит и акне. Системные побочные эффекты включают подавление надпочечников, катаракту, глаукому и задержку роста у детей.
Риск побочных эффектов кортикостероидов зависит от множества факторов, включая эффективность стероида, носитель, количество используемого стероида, сопутствующее применение окклюзии, покрываемую область и целостность кожи.Наибольшее проникновение происходит при использовании стероидов в паху и на лице; наименьшее проникновение происходит при нанесении на ладони и подошвы.25
Кортикостероиды для местного применения сгруппированы по семи категориям активности, при этом группа 1 содержит наиболее сильные агенты, а группа 7 — наименее эффективные. Общий принцип лечения атопического дерматита местными стероидами заключается в использовании наименее сильнодействующего агента и ограничении частоты применения.
По сравнению со взрослыми, дети (особенно младенцы) подвержены более высокому риску местных и системных побочных эффектов местных кортикостероидов.Таким образом, целесообразно первоначально использовать стероиды группы 6 или 7 у младенцев и для лечения интертригинозных областей у пациентов любого возраста. Если дерматит тяжелый и требуется более сильнодействующий стероид, за пациентом следует внимательно наблюдать, а дозу стероида следует снижать по мере улучшения кожных повреждений.
Использование местных кортикостероидов средней активности (группа 4 или 5) подходит для неинтерригинозных областей у детей и взрослых. Стероиды групп 1 и 2 лучше всего использовать для лечения утолщенных бляшек, ладоней и подошв.
Стероиды группы 1 обычно лучше избегать у детей младше 12 лет или для использования с окклюзией.
Стероиды для местного применения входят в состав многих транспортных средств, включая растворы, лосьоны, кремы, гели и мази. Более густые препараты (мази) лучше проникают в эпидермис. Один и тот же стероид в другом носителе может отличаться по эффективности на один или два класса. Некоторые участки тела диктуют тип необходимого транспортного средства. Например, кожу головы лучше обрабатывать растворами и лосьонами.Окклюзию следует ограничивать изолированными резистентными участками, поскольку она значительно увеличивает абсорбцию местных стероидов.9
ПРЕПАРАТЫ СМАЗКИ
Препараты дегтя обладают противовоспалительным и противозудным действием на пораженные участки атопического дерматита. Эти препараты эффективны при использовании отдельно или с местными кортикостероидами. Некоторые препараты дегтя, особенно гели, могут содержать спирт и поэтому могут вызывать раздражение. Шампуни, растворы для ванн и кремы вызывают меньше раздражения.9 Препараты дегтя можно купить без рецепта (например,г., Кутар, Акватар, Эстар).
Недостатками смол является их запах и темная окраска. Использование продуктов в ночное время и покрытие обработанных участков может уменьшить эти проблемы.
ФОТОТЕРАПИЯ
Фототерапия эффективна при лечении рефрактерного атопического дерматита. Это лечение может проводиться в виде ультрафиолета A (UVA), ультрафиолета B (UVB) или комбинированного UVA и UVB. Фотохимиотерапия псораленом плюс UVA (PUVA) может быть вариантом лечения пациентов с обширным рефрактерным заболеванием.25
ИНГИБИТОРЫ ЛЕЙКОТРИЕНА
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США пометило ингибиторы лейкотриена, как зилеутон (Zyflo), зафирлукаст (Accolate) и монтелукаст (Singulair) для лечения астмы. Поскольку астма и атопический дерматит имеют схожий патогенез, ингибиторы лейкотриенов могут играть роль в лечении атопического дерматита.
В недавнем отчете описаны четыре пациента с атопическим дерматитом, которые ответили на терапию зафирлукастом26. Монтелукаст не следует применять детям в возрасте до шести лет, а зафирлукаст не следует назначать детям младше 12 лет.
ИММУНОСУПРЕССАНТЫ И АНТИНЕОПЛАСТИКИ
Циклоспорин (сандиммун) эффективен у пациентов с рефрактерным атопическим дерматитом. Состояние возвращается после прекращения терапии, хотя и не всегда на исходном уровне тяжести. 27
Такролимус (Програф), который используется в пероральной форме для предотвращения отторжения трансплантации органов, также доступен в форме местного применения. Этот местный агент, по-видимому, эффективен при лечении рефрактерного атопического дерматита с небольшими побочными эффектами.5
Азатиоприн (имуран) также может быть эффективным у пациентов с атопическим дерматитом.