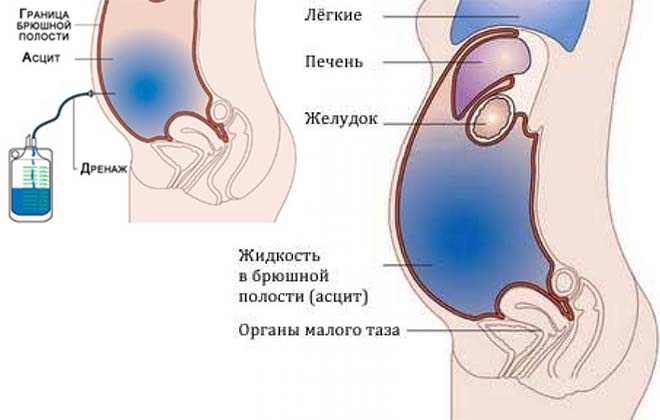
Асцит при циррозе печени — симптомы, патогенез и лечение патологии
Асцит при циррозе печени: симптоматика, стадии
Об органе и заболевании
Печень – орган многофункциональный. Один из аспектов ее работы – очищение организма. Будучи своеобразным фильтром, печень собирает кровь от кишечника через воротную вену и очищает ее от токсинов.
Серьезнейшее заболевание органа – это цирроз. Он представляет собой патологический процесс, при котором гибнут здоровые ткани и замещаются фиброзными. Такие повреждения столь серьезны, что имеют необратимый характер и приводят к полному прекращению работы органа.
Что же качается асцита, то эта патология характеризуется избыточным накоплением жидких масс в брюшной полости. Она вторична по своей природе, и осложняет цирроз печени и некоторые иные заболевания.
Если вовремя не оказать необходимую медицинскую помощь, заболевание будет сопровождаться электролитными нарушениями и потерей белка.
Асцит при циррозе печени начинает развиваться вследствие значительного повышения давления в воротной вене.
В нормальном состоянии брюшины в ней постоянно присутствует незначительное количество жидкости, брюшина без проблем всасывает ее обратно.
Чрезмерное повышение давления в воротной вене дает импульс целому каскаду патологических реакций. Они и приводят к дисбалансу работы брюшины: та просто уже не в состоянии всасывать жидкость. Таким образом, жидкие массы скапливаются в брюшной полости.
Симптоматика
Симптоматика заболевания может проявится очень быстро. Речь идет, как правило, о нескольких сутках.
При осмотре у врача или на ультразвуковом исследовании возможно определить начало процесса по ряду признаков:
- Окружность живота увеличивается;
- Кожа натягивается;
- Пупок (особенно у людей худых) выпячивается вперед;
- Образуются стрии;
- Венозная сеть просматривается без труда;
- Если человек стоит, живот отвисает книзу;
- Если находится в лежачем положении, растекается в стороны, по бокам свисает.

В случае, если скопления жидкостной массы значительные, возникают симптомы дополнительные:
- Кашель с мокротой мокроты;
- Одышка, которая усиливается в положении лежа;
- Тяжесть в верхней центральной области живота при употреблении пищи;
- Отрыжка, тошнота, рвота;
- Нарушения стула;
- Мочеиспускание учащается;
- Возникают отеки ног.
Развитие перечисленных симптомов наблюдается на фоне признаков, которые указывают на цирроз печени:
- Тошнота;
- Горечь во рту;
- Боль тупого характера в зоне правого подреберья;
- Зуд;
- Желтуха;
- Носовые кровотечения и т.д.
Причины
Чрезмерное повышение давления в воротной вене есть не что иное, как портальная гипертензия. При ее развитии появляются следующие патологические изменения:
- Нагрузка на сосуды венозные, лимфатические увеличивается, что приводит к пропотеванию жидкой массы через сосудистые стенки в полость брюшины;
- Уровень белка в крови снижается, создается онкотическое давление, способствующее удержанию жидкой массы в сосудах;
- Объем циркулирующей крови снижается, кровоток ухудшается, это касается всех соседних органов.

Испытывая указанные сбои, организм как система вынужден работать на то, чтобы сосуды сузились, а натрий и вода задержались. Но получается, что вследствие этого жидкости скапливается еще больше.
Стадии
Классифицируют 4 стадии цирроза, 3-я и 4-я из которых, как правило, отягощены асцитом:
- Стадия компенсации. Ткань органа подверглась изменению, фиброз локализуется преимущественно по периферии, портальная гипертензия и асцит отсутствуют.
- Стадия субкомпенсации. Фиброз распространяется от периферии к центру печени, развивается портальная гипертензия. Асцит пока незначителен, начинают проявляться симптомы заболевания.
- Стадия декомпенсации. Количество фиброза увеличивается и достигает от половины до двух третей объема печени. Асцит стремительно прогрессирует.
- Стадия терминальная. Добавляются новые симптомы, прогноз для выживаемости очень низкий, состояние больного тяжёлое, асцит чрезмерный.

Лечение асцита при циррозе
Согласно медицинской статистике, подавляющее большинство (до 90%) пациентов с диагностируемым асцитом принимают препараты мочегонные и находятся на специальной диете, способствующей восстановлению водно-соляного баланса.
Среди используемых лекарственных препаратов:
- Гепатопротекторы;
- Диуретики;
- Альбумин и некоторые иные.
Оперативное вмешательство проводят в случае неэффективности терапии. Такое часто случается в отношении больных с онкологией. Отдельную группу составляют пациенты с онкологией на поздних его стадиях, у которых в животе скопилось большое количество жидкостной массы.
В этом случае для устранения асцита используют лапароцентез, который представляет собой пунктирование стенки брюшины с последующим выведением жидкости. Часть этих пациентов нуждается в установке дренажа. Посредством его скопившаяся жидкость эвакуируется еще в течение нескольких дней.
Применима для борьбы с асцитом на фоне цирроза и внутриполостная химиотерапия, при которой препарат вводится непосредственно в брюшинную полость.
Завершая рассказ об оперативных вмешательствах при циррозе, отягощенном асцитом, назовем их разновидности:
- Если терапия неэффективна, в этом случае применяют лапароцентез;
- Шунтирование, выполняется для снижения давления в воротной вене.
- Пересадка органа.
Прогноз выживаемости
Чтобы прогнозировать продолжительность жизни пациента с циррозом отягощенным асцитом, необходимо учитывать запущенность болезни.
При продолжении воздействия на орган факторов неблагоприятных цирроз усугубляется, что негативно сказывается на выживаемости.
Мировая статистика показывает, что больные с компенсированным циррозом печени могут жить более десяти лет. Если речь идет о декомпенсированном циррозе, то до 40% больных уходит из жизни в течение первых трех лет три года с того момента, когда болезнь диагностирована.
Клиника интегративной онкологии Onco.Rehab предлагает современные методы лечения заболеваний по международным протоколам.
Лечение асцита брюшной полости в Москве
Асцитом называют то патологическое состояние организма, когда в брюшной полости скапливается жидкость (до 25 литров), которая является следствием сбоя в кровообращении и лимфообращении (транссудат) или из-за воспалительного процесса (экссудат). Если она инфицирована, а анализы показывают повышенное содержание белков или лимфоцитов, это значит, что у человека воспаление брюшины — асцит-перитонит.
Причины появления асцита
Скопление жидкости в брюшной полости — не самостоятельное заболевание, а следствие более тяжелой болезни. Асцит вызывают такие патологии в организме, как рак, цирроз печени, портальная гипертензия, сердечная и печеночная недостаточность, гипоротеинурия, туберкулез органов брюшной полости, болезни поджелудочной железы.
Формы асцита
Асцит классифицируют по количеству жидкости в брюшной полости — выделяют формы заболевания с небольшим, умеренным и значительным ее скоплением (напряженный асцит). Болезнь может быть стерильной (когда болезнетворные микроорганизмы отсутствуют) и инфицированной. По результатам лечения асцит делят на тот, что поддается консервативному лечению медикаментами, и устойчивый асцит, не реагирующий на медикаментозную терапию.
Болезнь может быть стерильной (когда болезнетворные микроорганизмы отсутствуют) и инфицированной. По результатам лечения асцит делят на тот, что поддается консервативному лечению медикаментами, и устойчивый асцит, не реагирующий на медикаментозную терапию.
Симптомы и признаки асцита
- Увеличение живота. Когда человек стоит, нижняя часть живота немного отвисает вниз, а в горизонтальном положении он выглядит распластанным, выступает сбоку.
- Пупок со временем становится больше, расширяется. Если заболевание протекает длительно , асцит приводит к пупочной грыже.
- Проступание венозных сосудов в области пупочного кольца. Их вид имеет характерный узор, который медики называют «голова медузы». Симптом характерен для портальной гипертензии.
- Затрудненное дыхание, одышка даже при слабых физических нагрузках.
- Расстройство пищеварительной и мочевыделительной систем.
- Чувство раннего насыщения.
- Отек нижних конечностей.

- Другие симптомы, характерные для заболевания, которым вызвано скопление экссудата или транссудата.
Возможные осложнения при асците
При отсутствии должного лечения к асциту с жидкостью транссудатом может присоединиться инфекция, которая вызовет воспаление брюшной полости. Из-за подъема диафрагмы развивается дыхательная недостаточность, постоянное давление в брюшине провоцирует нарушения функции органов брюшной полости.
Методы диагностики асцита
- Опрос пациента.
- Анализ предыдущих заболеваний человека, проведенных операций.
- Осмотр врачом.
- УЗИ.
- Исследование (анализ) жидкости в брюшной полости пациента для уточнения диагноза. Ее проверяют на количество лейкоцитов, число нейтрофилов, наличие туберкулезного возбудителя, уровень глюкозы, наличия опухолевых клеток, бактериальный посев и др.
Лечение асцита в Москве
Лечение асцита проводится амбулаторно или в клинике под присмотром врачей в зависимости от выбранной терапии. Пациенту назначают диету с повышенным потреблением белков и исключением соли, медикаментозные препараты (мочегонные средства, антибиотики).
Пациенту назначают диету с повышенным потреблением белков и исключением соли, медикаментозные препараты (мочегонные средства, антибиотики).
- Если заболевание хроническое (например, цирроз печени), задача врача с помощью консервативного или оперативного лечения перевести его в стадию ремиссии.
- Если асцит в тяжелой форме, вместе с медикаментозным лечением назначают процедуру лапароцентеза с использованием ультразвуковой навигации — это выведение жидкости из брюшной полости путем ее прокола троакаром. Иногда после процедуры врачи устанавливают дренажи, чтобы длительно выводить экссудат или транссудат.
Для лечения асцита проводят и другие хирургические операции, которые влияют на причину заболевания — деперитонизацию стенок брюшной полости, оментогепатофренопексию, перитонеовенозное шунтирование.
Лечение асцита в клинике «Витамед» — это опытный и профессиональный подход к каждому пациенту, качественная диагностика по выявлению заболевания, которое спровоцировало скопление жидкости в брюшной полости, использование современных методов консервативной, инвазивной или паллиативной терапии.
9-20
Лечащие врачи:
Первичный приемОнкологАкушер — гинекологМаммологКардиологМассажистПроктологФлебологХирургУЗИ
Асцит брюшной полости: причины, симптомы, лечение, асцит при циррозе печени
Существует многочисленная группа заболеваний, одним из проявлений которых является увеличение живота и изменение его формы. Отдельные случаи увеличения объёма живота могут быть связаны с накоплением в полости брюшины некоторого количества жидкости. Образование и накопление жидкости между серозными листками в полости брюшины носит название «асцит».
Часто асцит сочетается с гидрофильностью других тканей, с так называемым отёчным синдромом, то есть появлением отёков рук, ног, со скоплением жидкости в других серозных полостях (плевральной, перикардиальной). Редко асцит может быть изолированным симптомом, чаще накопление асцитической жидкости вторично и есть другие признаки основного заболевания.
Асцит — симптом, являющийся отражением серьёзного заболевания того или иного органа. Асцит может иметь место при целом ряде патологических процессов и заболеваний, его появление часто диагностируется в запущенных, декомпенсированных стадиях болезни, когда до появления асцита больного беспокоили различные симптомы. Так, например, при циррозе печени появление асцита характеризует резкое ухудшение течения заболевания, его декомпенсацию.
Асцит может иметь место при целом ряде патологических процессов и заболеваний, его появление часто диагностируется в запущенных, декомпенсированных стадиях болезни, когда до появления асцита больного беспокоили различные симптомы. Так, например, при циррозе печени появление асцита характеризует резкое ухудшение течения заболевания, его декомпенсацию.
При обращении к врачу по поводу увеличения живота, вызванного асцитом, кроме визуального осмотра всегда требуется дополнительное диагностирование и установление нарушения, являющегося непосредственной причиной асцита. Диагноз может поставить только врач, так же как и оценить тяжесть последствий данного осложнения, выработать план лечения асцита.
Причины асцита брюшной полости
Перечислим наиболее частые причины асцита. Заболевания паренхимы печени и патология её сосудистой системы — самые частые этиологические факторы асцита. На долю асцита печёночного происхождения приходится до 80 % всех асцитических состояний. Перечислим самые значимые из них:
Перечислим самые значимые из них:
- Циррозы печени. Этиологией асцита могут явиться как вирусные поражения печени (парентеральные гепатиты С, В), так и циррозы токсического, алкогольного, холестатического генеза. Важным является то, что перед появлением симптомов асцита на ФГДС у больных выявляются типичные изменения вен нижнего яруса пищевода — извитость, утолщение, расширение, гиперемия слизистой, кровоточивость при небольшом контакте со слизистой. Такие изменения носят название портальной гастропатии.
- Опухолевые образования, такие как рак, карцинома печени, способствуют появлению быстронарастающего асцита, часто осложняющего данные злокачественные новообразования.
- Сужение (тромбоз) нижней полой вены около места впадения в неё вен печени, сужение просвета воротной вены или её тромбирование приводят к асциту (асцит также возможен при формировании тромбов ветвей воротной вены). Затруднение оттока из сосудов воротной системы или её ветвей — ещё одна причина асцита.

- Гемохроматоз и другие наследственные заболевания (Вильсона-Коновалова и другие) при формировании фиброза и портальной гипертензии могут приводить к асциту, увеличению живота.
Заболевания брюшины — обширная группа патологий с разным механизмом формирования. Например, скопление жидкости (асцит) может иметь место при перитоните, опухолях брюшины с первичной локализацией в этой области (мезотелиома, саркома сальника) или вследствие отдалённого метастазирования из других органов (яичник, матка, органы пищеварения — чаще желудок, ДПК, ткань поджелудочной железы).
Заболевания почек, чаще диффузного характера с поражением клубочкового аппарата (нефриты), могут приводить к выраженному отечному состоянию, в том числе проявляющемуся асцитом, отёками с локализацией на лице, конечностях.
Эндокринные патологии — гипотиреоз, микседема — могут приводить к выраженной задержке жидкости, в том числе к асциту.
Болезни сердца, осложнённые сердечной недостаточностью (острой, чаще хронической), слипчивый, констриктивный перикардит — кардиальные причины формирования асцита.
Заболевания, связанные с послеоперационными осложнениями (блокада лимфатического оттока и стаз лимфы, пропотевание её в брюшную полость) приводят к посттравматическому (послеоперационному) асциту.
Симптомы асцита
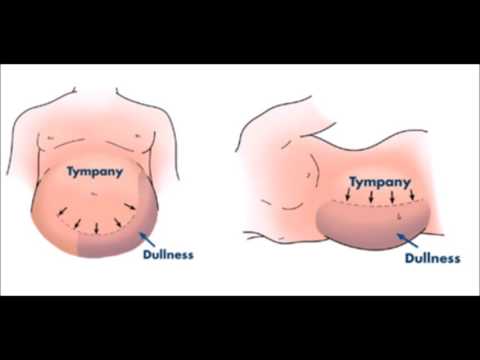
Поскольку асцит характеризуется скоплением жидкости, его симптомы будут связаны прежде всего с увеличением живота. Форма увеличенного живота при асците весьма характерна — он приобретёт вид «лягушачьего», пупок при этом начинает выступать, выпячиваться.
Одним из методов диагностики является перкуссия, посредством которой врач при изменении положения тела может определить смещение уровня асцитической жидкости.
Также для диагностики асцита используется метод перкуссии, с помощью которого диагностируется характерный признак асцита — «симптом волны».
Выявить наличие асцита помогают объективные методы визуализации жидкости в брюшной полости. Наиболее показательны УЗИ-сканирование, КТ. Уточнить количество асцитической жидкости помогают МРТ-метод исследования, рентген.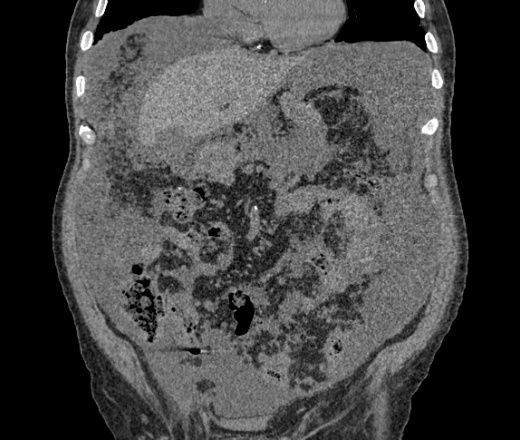 Обязательно проведение лапароцентеза — прокола специальной иглой (пункции) передней брюшной стенки с целью диагностического и лечебного вмешательства при асците.
Обязательно проведение лапароцентеза — прокола специальной иглой (пункции) передней брюшной стенки с целью диагностического и лечебного вмешательства при асците.
Скорость нарастания и сопутствующие симптомы отличают асцит, развивающийся при том или ином заболевании. Например, для асцита, сформировавшегося на фоне цирроза печени, характерно относительное медленное нарастание размеров живота и количества асцитической жидкости. Симптомы асцита появляются на фоне прогрессирующей гепатоцеллюлярной недостаточности и симптомов интоксикации, портальной гипертензии, варикозно расширенных венозных коллатералей, толстой кишки (геморроидальных).
Асцит при циррозе печени сочетается с желтушным окрашиванием кожных покровов, слизистых, одновременным увеличением селезёнки, при том что размеры печени могут как увеличиваться, так и уменьшаться вследствие фиброзных изменений печёночной паренхимы.
Асцит при циррозах (фиброзах) печени сочетается с типичными симптомами — извитыми подкожными венами, коллатералями, придающими увеличенному асцитом животу вид головы «медузы». Как правило, в эту стадию цирроза асцит может сочетаться с кровотечениями и другими осложнениями. При этом нарушения всех видов обмена, регенерации тканей приводят к снижению веса, из-за чего больные с асцитом выглядят истощенными, худыми, с непропорционально увеличенным, напряжённым животом.
Как правило, в эту стадию цирроза асцит может сочетаться с кровотечениями и другими осложнениями. При этом нарушения всех видов обмена, регенерации тканей приводят к снижению веса, из-за чего больные с асцитом выглядят истощенными, худыми, с непропорционально увеличенным, напряжённым животом.
Напряжённый асцит — тяжёлый вариант данного осложнения, при котором количество асцитической жидкости может составить 8-10 литров и более. При этом асцит может сдавливать сосудистые образования, проходящие рядом, полые органы.
При асците опухолевого генеза клиническая картина и симптомы заболевания отличаются от других видов. Чаще всего скопление жидкости в брюшной полости, симптомы распространённого канцероматоза брюшины наблюдаются при раке поджелудочной железы, раке гастродуоденальной локализации, опухолях яичников, матки.
При асците вследствие злокачественного процесса характерна более высокая скорость нарастания скопления асцитической жидкости, наличие других типичных для каждого опухолевого заболевания признаков. Как правило, асцит при этих заболеваниях не сочетается с варикозной трансформацией венозных коллатералей (пищеводных, прямокишечных), часто сочетается с болями по ходу кишечника, желудка, вздутием живота, нарушением эвакуации кишечного содержимого (чаще по типу запора).
Как правило, асцит при этих заболеваниях не сочетается с варикозной трансформацией венозных коллатералей (пищеводных, прямокишечных), часто сочетается с болями по ходу кишечника, желудка, вздутием живота, нарушением эвакуации кишечного содержимого (чаще по типу запора).
Пальпаторно при асците, развившемся на фона канцероматоза, нередко есть возможность пропальпировать то или иное уплотнение или образование в животе, увидеть деформацию брюшной полости. При асците могут наблюдаться диспепсические проявления в виде диареи, ощущения жжения в пищеводе, позывов на рвоту.
При асците опухолевого и иного генеза резко снижается желание принимать пищу, может наблюдаться лихорадочная реакция чаще характеризующаяся как субфебрильная. Часто при асците вследствие канцероматоза отмечается недостаточный эффект от мочегонных средств, резкое похудение и снижении массы тела, положительные результаты исследования плазмы на специфические онкомаркеры.
Асцит может сочетаться с появлением отёчного синдрома на ногах, односторонним или двусторонним гидротораксом (накоплением в полости плевры транссудата).
Иногда у женщин наблюдаются гигантские кисты яичников, которые могут вмещать до 10 литров жидкого содержимого. Такие кисты отличаются от асцита тем, что при них не наблюдается варикозных расширений порто-кавальных коллатералей, нет кровотечений из варикозных вен, отсутствует спленомегалия (увеличение размеров селезёнки). Кисты яичников растут длительно, годами, имеют доброкачественное течение.
Особенность формирования асцита на фоне сердечной патологии заключается в следующем. При недостаточности кровообращения с застоем крови в печени хронического характера асцит формируется постепенно и наблюдается после того, как у больного какое то время присутствуют жалобы на отеки ног, или сочетается с ними.
Асциту на фоне болезней сердца предшествуют жалобы, связанные с поражением миокарда, его клапанов, потерей массы функционирующего миокарда (после инфаркта). Практически никогда при таких асцитах не отмечается увеличения селезёнки или его степень незначительна, отсутствует варикоз вен.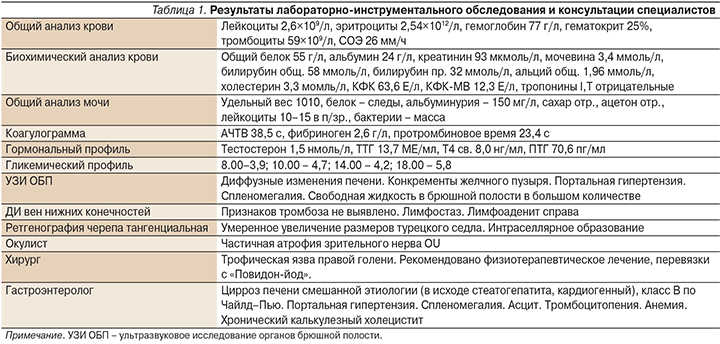 При УЗИ выявляется значительное снижение фракции выброса и различной степени диастолическая дисфункция.
При УЗИ выявляется значительное снижение фракции выброса и различной степени диастолическая дисфункция.
Таким образом, асцит — один из симптомов многочисленной группы заболеваний различной природы, разобраться с причиной и этиологией которого может только квалифицированный врач. Врачи, к которым обращаются пациенты с асцитом: терапевт, хирург, хирург-онколог, гематолог, гинеколог (онкогинеколог) и кардиолог.
Принципы лечения асцитов
После уточнения и постановки диагноза врач назначает лечебные вмешательства, направленные на ликвидацию асцита или снижение степени накопления асцитической жидкости. Методы и цели лечения напрямую зависят от причины скопления жидкости в полости брюшины. Поэтому лечение будет зависеть от основного заболевания. Так, лечение злокачественных образований включает хирургическое, химиотерапевтическое воздействие.
В случае заболеваний печени назначают средства, входящие в стандарт лечения цирроза печени, портальной гипертензии, диетотерапию, исключение пагубного воздействия алкоголя.
Общими для всех видов асцитов являются принципы диетического питания: ограничение натрия, жидкости, назначение мочегонных средств. Мочегонные препараты могут использоваться как в монотерапии (лёгкие случаи асцита), так и в виде комбинированного одновременного применения мочегонных средств разных фармакологических групп. Мочегонные, как и все другие средства, могут быть назначены только врачом.
При неэффективности консервативных методов лечения асцита, прибегают к удалению излишков жидкости посредством лапароцентеза. Эту процедуру проводит врач-хирург, причём одномоментно большой объём асцитической жидкости не удаляется. Полученную посредством лапароцентеза жидкость можно исследовать на предмет наличия в ней атипичных клеток, стерильности или признаков воспаления и бактериального обсеменения.
Кроме того, с помощью данного хирургического метода, путём удаления жидкости удаётся значительно уменьшить степень напряжения асцита, ликвидировать его. Часто после проведения операции лапароцентеза и улучшения состояния через некоторое время асцитическая жидкость может вновь образовываться, что требует повторных пункций. После проведения лапароцентеза в некоторых случаях возможны бактериальные осложнения, образование свищей.
После проведения лапароцентеза в некоторых случаях возможны бактериальные осложнения, образование свищей.
Отеки, водянка — причины, обследование и лечение в Астрахани | Симптомы
Ангионевротический отек (отек Квинке)Признаки: Безболезненный отек, чаще всего возникающий в области лица, губ, а иногда языка. Иногда зуд или ощущение стеснения. Отек, после которого не остается углубления при надавливании (плотный отек).
Сгусток крови в глубоких венах (тромбоз глубоких вен)
Признаки: Внезапный отек. Обычно боль, покраснение, повышение температуры и/или болезненность в зоне поражения.Если сгусток движется и блокирует артерию в легких (тромбоэмболия легочной артерии), как правило, возникает одышка и иногда кровохарканье. Иногда у лиц с факторами риска образования тромбов (недавняя операция, травма, постельный режим, гипс на ноге, гормональная терапия, онкологическое заболевание или длительный авиаперелет).
Хроническая венозная недостаточность (вызывающая скопление крови в ногах)
Признаки: Отек одной или обеих лодыжек или ног. Хронический умеренный дискомфорт, ноющая боль или судороги в ногах, но без острой боли. Иногда красновато-коричневые, плотные участки на коже и неглубокие язвы на голенях. Часто варикозное расширение вен.
Хронический умеренный дискомфорт, ноющая боль или судороги в ногах, но без острой боли. Иногда красновато-коричневые, плотные участки на коже и неглубокие язвы на голенях. Часто варикозное расширение вен.
Препараты
Признаки: Безболезненный отек обеих ног и стоп.
Сердечная недостаточность
Признаки: Безболезненный отек обеих ног и стоп. Часто одышка при физической нагрузке, в положении лежа или во время сна. Часто у лиц с известными заболеваниями сердца и/или повышением артериального давления.
Кожная инфекция (флегмона)
Признаки: Покраснение, локальное повышение температуры и болезненность на участке неправильной формы на одной из конечностей Отеки, иногда повышение температуры.
Глубокая подкожная или внутримышечная инфекция
Признаки: Глубокая, постоянная боль в одной конечности. Покраснение, повышение температуры, болезненность и отек с ощущением распирания. Признаки тяжелого заболевания (лихорадка, спутанность сознания и учащенное сердцебиение). Иногда выделения с неприятным запахом, волдыри или участки почерневшей, мертвой кожи.
Иногда выделения с неприятным запахом, волдыри или участки почерневшей, мертвой кожи.
Заболевания почек (нефротический синдром)
Признаки: Распространенный, безболезненный отек. Часто жидкость в брюшной полости (асцит). Иногда отечность вокруг глаз или пенистая моча.
Хроническая болезнь печени
Признаки: Распространенный, безболезненный отек. Часто жидкость в брюшной полости (асцит). Причины, которые часто очевидны с учетом анамнеза (злоупотребление алкоголем или гепатит). Иногда небольшие кровеносные сосуды в форме паутины на коже (паукообразные ангиомы), покраснение ладоней, увеличение молочной железы и уменьшение размера яичек у мужчин.
Обструкция лимфатических сосудов в связи с операцией или лучевой терапией по поводу онкологического заболевания
Признаки: Безболезненный отек одной конечности. Очевидная причина (хирургическая операция или лучевая терапия) с учетом анамнеза.
Лимфатический филяриоз (инфекция лимфатических сосудов, вызванная определенными паразитическими червями)
Признаки: Безболезненный отек одной конечности, иногда с вовлечением половых органов. У пациентов, которые посещали развивающуюся страну, где распространен филяриоз.
У пациентов, которые посещали развивающуюся страну, где распространен филяриоз.
Физиологические отеки (в отсутствие патологии)
Признаки: Незначительный отек обеих стоп и/или лодыжек, который обнаруживается в конце дня и проходит после ночного отдыха. Отсутствие боли, покраснения или других симптомов.
Беременность или нормальный предменструальный симптом
Признаки: Безболезненный отек обеих ног и стоп. Обычно симптомы в некоторой степени ослабляются после отдыха с ногами в приподнятом положении. У женщин в период беременности или перед менструацией.
Беременность с преэклампсией
Признаки: Безболезненный отек обеих ног, стоп и иногда кистей. Повышенное артериальное давление (часто впервые выявляемое).Обычно развивается во время 3-го триместра беременности.
Давление на вену (в случае опухоли, беременности или при крайнем абдоминальном ожирении)
Признаки: Безболезненный медленно нарастающий отек.
Опухоли брюшины | Онкологический диспансер Санкт-Петербурга
О заболевании
Опухоли брюшины — новообразования различного происхождения, локализующиеся в области висцерального и париетального листков брюшины, малого сальника, большого сальника и брыжеек полых органов.
Различают три основные группы новообразований брюшины:
- Доброкачественные опухоли брюшины
- Первичные злокачественные опухоли брюшины
- Вторичные злокачественные опухоли брюшины
Виды доброкачественных опухолей брюшины
К доброкачественным новообразованиям брюшины относятся кисты, лимфангиомы, ангиомы, липомы, фибромы и др.
Под ангиомой понимается доброкачественная опухоль, которая развивается из кровеносных сосудов.
Лимфангиома – это доброкачественная опухоль, состоящая из лимфатических сосудов. Она образуется в период эмбрионального развития и продолжает расти в раннем детстве. Чаще лимфангиома останавливается в развитии, не представляя угрозу для жизни.
Липома иначе называется жировой опухолью и представляет собой образование, практически не отличающееся от нормальной жировой ткани. Липомы развиваются медленно, не влияя на состояние больного, и могут достигать огромных размеров.
Фиброма представляет собой опухоль, состоящую из волокнистой соединительной ткани. Она имеет небольшое количество соединительнотканных веретенообразных клеток, волокон и сосудов.
Доброкачественные новообразования протекают бессимптомно, либо сопровождаются признаками сдавления близлежащих органов.
Основное лечение — хирургическое. Прогноз благоприятный.
Виды злокачественных опухолей брюшины
К первичным злокачественным новообразованиям брюшины относится мезотелиома.
Мезотелиому относят к профессиональной строительной патологии. Считается, что развитие мезотелиомы брюшины и других локализаций напрямую связано с длительным и интенсивным контактированием человека с асбестом. От начала контакта с асбестосодержащим материалом до начала болезни может пройти много лет.
К предрасполагающим факторам риска относятся:
- табакокурение;
- генетическая предрасположенность;
- ионизирующее излучение.
В начальных стадиях проявления мезотелиомы брюшины малоспецифичные. Могут отмечаться дискомфорт и боли в брюшной полости, не имеющие четкой локализации, слабость, похудание. Прогрессирование болезни характеризуется скоплением серозного или гемморагического содержимого в брюшной полости (асцит).
Набор лабораторных и инструментальных исследований, необходимых для адекватной оценки распространённости опухолевого процесса, зависит от многих факторов и определяется индивидуально в каждом конкретном случае. Лечебная тактика также строго индивидуальна и может включать все виды специального лечения: онкохирургию, химиотерапию, лучевую терапию, фотодинамическую терапию и др.
Вторичные злокачественные опухоли брюшины
Вторичные злокачественные опухоли брюшины, иначе называются карциноматозом брюшины, развиваются у пациентов с уже существующей первичной опухолью пищеварительного тракта или другой локализации.
В большинстве случаев вторичное поражение брюшины развивается в результате агрессивного местного роста новообразований и имплантационного распространения раковых клеток из органов, расположенных в брюшной полости и малом тазу.
Опухоли брюшины, возникшие в результате имплантационного метастазирования, могут выявляться при раке желудка, тонкого и толстого кишечника, печени, поджелудочной железы, желчного пузыря, почки, тела матки, шейки матки, яичников, предстательной железы, передней брюшной стенки и т. д. Реже наблюдается лимфогенное распространение метастазов опухолей грудной клетки (например, рака легких), обусловленное ретроградным движением лимфы по лимфатическим путям.
Признаки и симптомы рака брюшины
К основным признакам, указывающим на развитие злокачественного поражения брюшины, относят:
- Появление тупых, ноющих болей. Они могут быть как постоянными, так и беспокоящими больного периодами по несколько часов или дней.
- Увеличение живота на фоне резкого снижения веса. Увеличивающийся в размерах живот образуется по причине скопления в брюшной полости жидкости (асцит).
- Выраженное нарушение пищеварения. У больного появляется тошнота, боли и колики в животе, возможна рвота. Возникают трудности с опорожнением кишечника, нередко запор сменяется поносом.
- Усиливающиеся симптомы интоксикации. Сильная слабость, проливные поты, озноб, повышение температуры, боли в мышцах и голове, больные истощены – все эти признаки характерны для развивающегося карциноматоза брюшины.
- Наличие опухоли, пальпируемой через переднюю брюшную стенку
Диагноз устанавливается с учетом анамнеза, клинических проявлений, данных лабораторных и инструментальных исследований.
Лечение больных с выявленным карциноматозом брюшины достаточно сложное. В настоящее время отсутствуют стандартные методы радикального лечения данного вида опухолей, поэтому лечение строго индивидуально.
Псевдомиксомы — слизеобразующие новообразования
Отдельно необходимо отметить слизеобразующие новообразования (псевдомиксомы), которые одни исследователи рассматривают, как первичные, а другие – как вторичные опухоли брюшины различной степени злокачественности.
Псевдомиксома брюшины — это редкое онкологическое заболевание, при котором развивается поражение брюшины, сопровождающееся выделением и накоплением слизи в брюшной полости. Характерная особенность псевдомиксомы в том, что эта опухоль не метастазирует с током крови или лимфы, а распространяется по поверхности брюшины. Наличие большого количества слизи и опухолевых тканей приводит к нарушениям в работе внутренних органов.
Патологический процесс, как правило, развивается медленно. Течение опухолевого процесса растягивается на несколько лет и редко выявляется на начальных стадиях.
Традиционным методом лечения пациентов с псевдомиксомой является хирургическое вмешательство в сочетании с химиотерапией. Лечение должно осуществляться в специализированном (онкологическом) стационаре.
Чтобы записаться на консультацию и осмотр у врача, обращайтесь к специалисту контактного центра:
Единый колл-центр: +7 (812) 607-03-03
клинический случай регресса асцита на фоне тиреоидной терапии uMEDp
Рассмотрен клинический случай в отношении пациентки с асцитом, причиной которого стал первичный гипотиреоз. На протяжении десяти лет больная безуспешно лечилась по поводу цирроза печени. Терапия тиреоидными гормонами привела к полному регрессу асцита.
Кроме того, приводятся причины, патогенез и другие случаи развития асцита при микседеме, описанные в литературе.
Показатели белка в асцитической жидкости и сывороточно-асцитического альбуминового градиента у пациентов с микседематозным асцитом, г/дл
Введение
Гипотиреоз (микседема) – эндокринное заболевание, развивающееся вследствие дефицита тиреоидных гормонов. Для выраженного гипотиреоза характерны маскообразное одутловатое лицо, периорбитальный отек, сухость кожи, выпадение волос, снижение слуха, температуры тела, замедление речи, осиплость голоса, запоры, гипотония, брадикардия, нарушение памяти и интеллекта, аменорея и бесплодие у женщин [1]. Симптомы гипотиреоза неспецифичны и могут встречаться при других хронических соматических и психических заболеваниях. Диагноз подтверждается определением уровня тиреоидных гормонов. Однако прямой зависимости между уровнем тиреоидных гормонов и выраженностью клинических проявлений патологии не отмечено [2]. Особенностью гипотиреоза является наличие многочисленных масок, имитирующих другие болезни, что значительно затрудняет его распознавание. В настоящее время описаны следующие маски гипотиреоза: дерматологическая (алопеция, гиперкератоз, онихолиз), кардиологическая (артериальная гипертензия, дислипидемия, гидроперикард), гинекологическая (маточные кровотечения, олиго-/аменорея, бесплодие), ревматологическая (полиартрит, полисиновит, остеоартроз), гастроэнтерологическая (запоры, дискинезия желчевыводящих путей, желчекаменная болезнь, хронический гепатит, желтуха с повышением уровня трансаминаз) [3, 4]. У лиц пожилого возраста гипотиреоз может протекать в виде моносимптомных форм: гидроперикарда, плеврогидроперикарда, асцита, депрессии, параноидного психоза, судорог, парестезии, мышечной слабости. Такие больные длительное время наблюдаются у разных специалистов: терапевта, кардиолога, невролога, гастроэнтеролога. Встречаются случаи, когда единственным симптомом гипотиреоза является гидроперикард [5]. Достаточно редко (у 4% больных) он может протекать с асцитом [6].
Ниже рассмотрен клинический случай течения гипотиреоза, наиболее выраженным проявлением которого стал длительно существующий, толерантный к обычной терапии асцит. Полному регрессу асцита способствовало лечение тиреоидными гормонами.
Клинический случай
Описание
Пациентка Т. 1965 г. рождения. Находилась на лечении в гастроэнтерологическом и эндокринологическом отделениях Новосибирской областной клинической больницы с 20 марта по 19 апреля и с 23 ноября по 6 декабря 2018 г. соответственно. При поступлении больная предъявляла жалобы на боли в эпигастральной области после приема пищи и переедания, в правом подреберье, усиливающиеся после еды, выраженную слабость, быструю утомляемость, снижение аппетита, отеки лица, ног, сонливость, зябкость, запоры, увеличение объема живота, снижение слуха, иногда перебои в работе сердца.
В течение десяти лет пациентка наблюдалась у терапевта по месту жительства по поводу криптогенного цирроза печени (не исключалась также токсическая этиология цирроза) умеренной степени активности, прогрессирующего течения, декомпенсированной портальной гипертензии, хронической печеночно-клеточной недостаточности класса В по классификации Чайлда – Пью, спленомегалии, асцита. Диагноз был подтвержден данными лапароцентеза, количество асцитической жидкости достигало 20 л. Лапароцентез проводился каждые полгода, последний раз в мае 2017 г. Лечилась по месту жительства. Принимала курсами гепатопротекторы и мочегонные препараты. С ноября 2017 г. состояние ухудшилось: значительно увеличился объем живота, появились отеки лица и ног, сонливость, зябкость, запоры, снижение слуха. Была госпитализирована 20 марта 2018 г. в гастроэнтерологическое отделение для обследования и лечения.
При сборе анамнеза также установлено, что в 2002 г. у больной был диагностирован туберкулез легких, в 2008 г. – снята с учета. Осмотр фтизиатра, проведенный 12 марта 2018 г. (на амбулаторном этапе), подтвердил остаточные изменения в легких с исходом в плотные очаги. Пациентка последние 15 лет не работает, является инвалидом второй группы. Мать умерла от рака гортани, отец – от рака желудка. Ранее курила и злоупотребляла алкоголем, последние десять лет алкоголь не принимает и не курит. Замужем. Пять беременностей, трое родов. Менопауза наступила в 38 лет.
Объективно: состояние тяжелое, температура тела – 36,6 ºС. Вес – 64 кг, рост – 162 см, индекс массы тела – 24,6 кг/м². Кожные покровы бледные, кожа сухая, отечность лица, голеней, стоп. Видимые слизистые оболочки бледные, волосы редкие. Лицо амимичное, маскообразное. Голос тихий. Лимфатические узлы не увеличены. Щитовидная железа не увеличена, плотная, безболезненная, подвижная, структура неоднородная. Частота дыхательных движений – 16 в минуту. Границы легких в пределах нормы. Дыхание везикулярное. Частота сердечных сокращений – 64 в минуту, пульс хорошего напряжения и наполнения. Артериальное давление – 100/80 мм рт. ст. Границы сердца в пределах нормы. Тоны сердца ясные, ритмичные. Патологических шумов не обнаружено. Язык влажный, обложен белым налетом с отпечатками зубов. Живот увеличен в размерах за счет асцита, участвует в акте дыхания, болезненный при пальпации в правом подреберье. Печень по краю реберной дуги, размеры по Курлову 10 × 9 × 8 см. Страдает запорами. Грудные железы без видимой патологии. На второй день госпитализации зарегистрирован пароксизм фибрилляции предсердий. На электрокардиограмме, записанной во время пароксизма, зафиксирована фибрилляция предсердий (нормосистолический вариант), диффузные изменения миокарда. Синусовый ритм восстановился самостоятельно, без лечения. Проведено холтеровское мониторирование. В течение 21 часа 20 минут зарегистрирован синусовый ритм, средняя частота желудочковых сокращений – 64 в минуту, минимальная – 49, максимальная – 117 в минуту, эпизод миграции водителя ритма по предсердиям. Смещения сегмента ST в течение суток не отмечено. Циркадный индекс – 1,07.
При поступлении проведен общий анализ крови: уровень эритроцитов – 2,75 × 1012/л (норма 3,5–5,1 × 10/12 л), гемоглобина – 87 г/л (норма 120–150 г/л), лейкоцитов – 5,35 × 109/л (норма 4,0–9,0 × 109/л), лимфоцитов – 30,0% (норма 19,0–38,0%), нейтрофилов – 63,0% (норма 40,0–72,0%), моноцитов – 4,0% (норма 3,0–11,0%), эозинофилов – 3,0% (норма 0,0–5,0%), скорость оседания эритроцитов (СОЭ) – 44,0 мм/ч (норма 2,0–20,0 мм/ч).
Биохимическое исследование крови: повышение общего белка до 109,3 г/л (в динамике до 102,91 г/л) (норма 66,0–83,0 г/л). Изменение белковых фракций: альбумин – 42,99% (норма 55,0–67,0%), α1-глобулин – 3,36% (норма 1,8–5,2%), α2-глобулин – 11,24% (норма 5,0–13,1%), β-глобулин – 16,38% (норма 7,9–13,6%), γ-глобулин – 28,95% (норма 10,0–19,0%). Повышение онкомаркера СА-125 – более 500,0 МЕ/л (норма 0,0–21,0 МЕ/л), аспартатаминотрансферазы (АСТ) до 85,5 Ед/л (норма 0,0–35,0 Ед/л), холестерина до 7,4 ммоль/л (норма 2,9–5,2 ммоль/л), β2-микроглобулина до 5660,0 мкмоль/л (норма 0,0–2400,0 мкмоль/л), креатинина до 140,9 мкмоль/л (норма 58,0–97,0 мкмоль/л), мочевины до 8,7 ммоль/л (норма 2,8–7,2 ммоль/л). Снижение скорости клубочковой фильтрации (СКФ) до 37,01 мл/мин/1,73м2 (норма 80,0–145,0 мл/мин/1,73м2). Остальные показатели были в пределах нормы: билирубин общий – 8,4 мкмоль/л (норма 5,0–21,0 мкмоль/л), билирубин прямой – 2,4 мкмоль/л (норма 0,0–7,9 мкмоль/л), аланинаминотрансфераза (АЛТ) – 22,9 Ед/л (норма 0,0–35,0 Ед/л), щелочная фосфатаза – 50,8 Ед/л (норма 30,0–120,0 Ед/л), амилаза крови – 97,1 Ед/л (норма 28,0–100,0 Ед/л), глюкоза – 4,0 ммоль/л (норма 3,3–6,0 ммоль/л), калий – 5,16 ммоль/л (норма 3,5–5,5 ммоль/л), натрий – 135,3 ммоль/л (норма 130,0–150,0 ммоль/л), хлориды – 100,7 ммоль/л (норма 98,0–107,0 ммоль/л), железо – 13,1 мкмоль/л (норма 9,0–30,0 мкмоль/л), ферритин – 71,8 мкг/л (норма 13,0–150,0 мкг/л), α-фетопротеин – 13,2 МЕ/мл (норма 0,0–14,4 МЕ/мл). Небольшое снижение кортизола в суточной моче – 38,75 мг/сут (норма 48,0–403,0 мг/сут). Исследование осадка мочи по Нечипоренко: лейкоциты – 110 × 103, эритроциты – 15 × 103, гиалиновые цилиндры – 7. Асцит подтвержден результатами ультразвукового исследования органов малого таза: в брюшной полости большое количество свободной жидкости, в позадиматочном пространстве уровень жидкости 56,0 мм. Кроме того, обнаружены диффузные изменения печени, поджелудочной железы, почек. Эхо-признаки матки и яичников соответствовали менопаузе. Результаты магнитно-резонансной томографии (МРТ) брюшной полости и малого таза также подтвердили наличие асцита. Кроме того, при МРТ брюшной полости обнаружено образование париетальной брюшины.
Таким образом, при оценке объективного статуса и рутинных анализов предварительно были выявлены периферические отеки и асцит, сухость кожи, гипотония, пароксизмальное нарушение ритма (фибрилляция предсердий), анемия, увеличение СОЭ, гиперпротеинемия, почечная недостаточность, цитолиз, гиперхолестеринемия, лейкоцитурия, β2-микроглобулинемия, образование париетальной брюшины.
Проводилась дифференциальная диагностика между циррозом печени, кардиальным фиброзом, туберкулезным процессом в брюшной полости и почках, парапротеинемическим гемобластозом, канцероматозом брюшины, токсическим (алкогольным) или лекарственным (туберкулостатики, петлевые диуретики, нестероидные противовоспалительные препараты) поражением почек, амилоидозом, хроническим пиелонефритом.
В ходе фиброгастродуоденоскопии (ФГДС) признаков портальной гипертензии, варикозного расширения вен пищевода не выявлено. Согласно результатам ирригографии, органические изменения в толстой кишке отсутствовали. При проведении мультиспиральной компьютерной томографии (МСКТ) брюшной полости, забрюшинного пространства помимо асцита обнаружены уплотнения клетчатки брыжейки тонкой кишки и большого сальника (воспалительного или опухолевого генеза), а также диффузные изменения паренхимы левой почки.
Выполнена лапароскопия с биопсией печени и участка уплотнения клетчатки брыжейки тонкой кишки и большого сальника. При гистологическом исследовании наблюдалась картина, характерная для фиброза печени первой-второй степени. Признаки туберкулеза, канцероматоза отсутствовали. При проведении лапароскопии выявлена неровная поверхность печени. При цитологическом исследовании асцитической жидкости – единичные лимфоциты, нейтрофильные лейкоциты, группы клеток мезотелия с пролиферативно-дегенеративными изменениями. Элементы злокачественного роста отсутствовали. На основании результатов лапароскопии с визуальным осмотром печени, биопсии печени, цитологического исследования асцитической жидкости цирроз печени был исключен. Опухолевый и метастатический процесс любой локализации отвергнут с учетом данных МСКТ, рентгенконтрастных и эндоскопических исследований (ирригографии, ФГДС), лапароскопии, гистологического заключения, анализа асцитической жидкости.
Учитывая наличие анемии, гиперпротеинемии, больной выполнены стернальная пункция и трепанобиопсия. Миелограмма: общее количество миелоцитов в пунктате костного мозга умеренное, пунктат клеточный, бластоза нет, соотношение лейкоцитов и эритроцитов – 15,9:1,0. Соотношение увеличено за счет снижения клеток эритроидного ряда, эритропоэз по нормобластическому типу. Трепанобиоптат: все ростки кроветворения резко сужены, эритроцитарный и гранулоцитарный ростки представлены дискретно расположенными зрелыми и промежуточными формами, мегакариоциты единичные во всех полях зрения. Имеет место гипоплазия/аплазия костного мозга. Данные миелограммы и трепанобиопсии позволили исключить парапротеинемический гемобластоз.
У больной исключалась туберкулезная этиология асцита. Была выполнена МСКТ органов грудной клетки с реконструкцией изображения магнитно-резонансной томографии. Обнаружены признаки эмфизематозных изменений легких, единичные буллы в S1 правого легкого, множественные разнокалиберные кальцинаты в легких, участки пневмофиброза в верхних долях обоих легких. В ходе ультразвукового исследования брюшного отдела аорты и сосудов почек изменений не выявлено, в почках кровоток достаточный, показатели в пределах нормы. Выполнен бактериологический посев мочи – роста популяции не зафиксировано. При проведении полимеразной цепной реакции мочи микобактерии туберкулеза не обнаружены. Бактериологический посев асцитической жидкости – роста микобактерий туберкулеза не зафиксировано. При микроскопическом исследовании фрагмента слизистой оболочки двенадцатиперстной кишки выявлены признаки умеренного хронического воспаления без атрофии кишечных ворсинок. В небольших участках подслизистого слоя несколько артериол и венул, их стенки не утолщены, окраска на амилоид сомнительная, при исследовании в поляризованном свете зеленоватое свечение в стенках сосудов отсутствовало. На основании данных лапароскопии и биопсии образований париетальной брюшины, полимеразной цепной реакции на наличие микобактерий туберкулеза и исследования асцитической жидкости, микроскопического исследования фрагмента слизистой оболочки двенадцатиперстной кишки диагнозы «туберкулезный мезаденит» и «амилоидоз» были отвергнуты. Для исключения кардиального фиброза печени проведена эхокардиография. Определены нормальные размеры сердца, склероз корня аорты и створок аортального клапана, очаговый склероз миокарда левого желудочка, нормальная систолическая функция левого желудочка (фракция выброса 63%). Диастолическая дисфункция левого желудочка первого типа. Полости сердца не увеличены.
Несмотря на проведенные многочисленные исследования, диагноз оставался неясным. Для исключения эндокринной патологии на консультацию был приглашен эндокринолог, который на основании анамнеза, клинических признаков (сухость кожи, замедленная речь, снижение слуха, выраженные периферические отеки, запоры, гипотония, анемия) поставил диагноз «гипотиреоз». Кроме того, впервые наличие асцита было объяснено как следствие эндокринной патологии. Первичный манифестный гипотиреоз подтвержден данными гормонального исследования: уровень тиреотропного гормона (ТТГ) – более 100,0 мкМЕ/мл (норма 0,35–4,94 мкМЕ/мл), свободного тироксина (св. Т4) – менее 3,86 пмоль/л (норма 11,5–22,7 пмоль/л). Антитела к тиреоидной пероксидазе (АТ-ТПО) – 140,0 Ед/мл (норма 0,0–30,0 Ед/мл).
Ультразвуковое исследование щитовидной железы: общий объем – 9,1 мл. Эхо-признаки диффузных изменений щитовидной железы. Следовательно, такие симптомы, как асцит, нарушение функции почек, анемия, гиперпротеинемия, были проявлениями гипотиреоза на фоне аутоиммунного тиреоидита.
Больной была назначена заместительная гормональная терапия левотироксином с постепенным увеличением дозы с 50 до 125 мкг/сут (учитывая наличие нарушения сердечного ритма) в течение двух месяцев под контролем уровня ТТГ, св. Т4.
На фоне приема левотироксина в дозе 125 мкг/сут достигнуты целевые значения тиреоидных гормонов: ТТГ – 3,5 мкМЕ/мл, св. Т4 – 12 пмоль/л.
При повторной госпитализации через восемь месяцев пациентка отмечала значительное улучшение самочувствия: улучшился аппетит, вес увеличился на 10 кг, исчезли запоры, отеки и сухость кожи, асцит.
При осмотре: восстановились слух, речь. Температура тела – 36,6 °С, масса тела – 73,8 кг, рост – 162 см, индекс массы тела – 28,4 кг/м2. Влажность кожи нормальная, периферические отеки отсутствовали. Щитовидная железа не увеличена. Частота сердечных сокращений – 60 в минуту, артериальное давление – 90/60 мм рт. ст. Изменений со стороны дыхательной и сердечно-сосудистой систем не наблюдалось. Язык влажный, чистый. Живот не увеличен, при пальпации безболезненный. Печень не увеличена, селезенка не пальпируется. Свободной жидкости в брюшной полости нет. Стул регулярный, оформленный один раз в день.
Результаты общего анализа крови свидетельствуют об улучшении показателей. Так, уровень эритроцитов – 3,98 × 1012/л, лейкоцитов – 4,52 × 109/л, гемоглобина – 118 г/л, тромбоцитов – 216 × 109/л, эозинофилов – 1,5%, нейтрофилов – 47,4%, моноцитов – 14,8%, лимфоцитов – 35,6%, СОЭ – 24 мм/ч.
В анализе мочи по Нечипоренко: уровень лейкоцитов – 87,5 × 103, эритроцитов – 8,25 × 103, цилиндров – 0. При бактериологическом посеве мочи: роста популяции нет. Это позволило диагностировать мочевую инфекцию. После курса антибактериальной терапии анализ мочи значительно улучшился.
Отмечалось значительное улучшение биохимических показателей крови: снизился уровень общего белка до 83,5 г/л, нормализовались показатели функции печени и почек, липидный спектр. В частности, билирубин общий – 9,1 мкмоль/л, АЛТ – 11,8 Ед/л, АСТ – 24,4 Ед/л, мочевина – 8,1 ммоль/л, креатинин – 85,7 мкмоль/л, калий – 4,88 ммоль/л, натрий – 140 ммоль/л, холестерин – 4,9 ммоль/л, гликемический профиль в пределах нормы, СКФ – 67,7 мл/мин/1,73 м2, альбумин – 43,7 г/л, кортизол – 16,1 мкг/дл. Тиреоидный статус соответствовал компенсации первичного гипотиреоза: ТТГ – 1,27 мкМЕ/мл, св. Т4 – 17,2 пмоль/л, АТ-ТПО – 79 Ед/мл.
Согласно результатам электрокардиографии, синусовый ритм, частота сердечных сокращений – 61 в минуту, признаки гипертрофии левого желудочка, метаболические изменения.
При проведении эхокардиографии: фракция выброса – 67%, полости и стенки сердца нормальных размеров, клапанный аппарат без структурной патологии. Регургитация на атриовентрикулярных клапанах нулевой-первой степени, добавочная хорда в левом желудочке. Систолическая и диастолическая функции обоих желудочков в норме, частота сердечных сокращений – 64 в минуту.
Ультразвуковое исследование брюшной полости и почек: размеры печени в пределах нормы, контуры четкие, эхоструктура умеренно усиленная, гомогенная, воротная вена печени: внепеченочный отдел – 11 мм (норма до 14 мм), патологических образований нет. Заключение: эхоскопические признаки диффузных изменений печени.
Заместительная терапия левотироксином 125 мкг/сут была продолжена. Для лечения анемического синдрома назначены Сорбифер (по одной таблетке в день), фолиевая кислота 1 мг (по одной таблетке три раза в день), витамин В12 500 мкг (внутримышечно один раз в неделю). Для лечения инфекции мочевыделительной системы рекомендованы амоксициллин в сочетании с клавулановой кислотой 1000 мг (по одной таблетке два раза в день в течение семи дней) под контролем анализов мочи.
Обсуждение
Как уже отмечалось ранее, для синдрома гипотиреоза характерна имитация проявлений разных нетиреоидных заболеваний. У пожилых пациентов проявления гипотиреоза нередко рассматривают как признаки нормального старения. Особенно трудно диагностировать гипотиреоз, когда на первый план выходят симптомы, связанные с изолированным накоплением жидкости в полостях. В литературе преимущественно описаны случаи массивного перикардиального выпота при гипотиреозе [3, 7]. При гидроперикарде в жидкости обнаруживают высокое содержание белка, холестерина и муцина. Тампонада сердца при гипотиреозе наблюдается редко – в связи с медленным накоплением жидкости [8, 9].
В рамках полисерозита при гипотиреозе гидроперикард и гидроторакс могут сочетаться с асцитом [1, 3, 10]. Асцит, вызванный микседемой, встречается редко, однако хорошо поддается лечению при проведении заместительной терапии [6, 11]. Если причина асцита не идентифицирована и он толерантен к разным методам лечения, это может являться диагностическим критерием микседематозного асцита [12, 13]. Наблюдаемая нами пациентка в течение десяти лет безуспешно лечилась по поводу асцита вследствие предполагаемого цирроза печени, а после назначения тиреоидной терапии он регрессировал за несколько месяцев.
Диагностика асцита при гипотиреозе часто запаздывает, пациентам проводят ненужные обследования, такие как биопсия печени, лапаротомия и др. [13]. J.S. Ji и соавт. описали клинический случай 71-летнего пациента, у которого первым проявлением гипотиреоза был асцит [6]. Он полностью разрешился на фоне заместительной терапии. В Корее задокументирован 51 случай асцита при микседеме. При этом отмечались высокий уровень белка в асцитической жидкости (более 2,5 г/дл) и малое количество лейкоцитов при высокой доле лимфоцитов [6]. Нередко асцитическая жидкость приобретает гелеобразный вид. Кроме того, наблюдаются медленный темп накопления и невоспалительный характер асцитической жидкости [14].
Лапароцентез является быстрым, безопасным и малозатратным методом диагностики причины асцита. Перед выполнением процедуры не требуется исследования коагулограммы или коррекции коагулопатии [15]. По высокому или низкому уровню белка в асцитической жидкости, полученной при лапароцентезе, можно судить о причинах асцита [16, 17].
Первоначально асцит при гипотиреозе расценивали как проявление хронической правосторонней сердечной недостаточности за счет кардиального фиброза печени. Однако в дальнейшем было обнаружено нормальное давление в правом желудочке сердца [18–21].
В настоящее время существуют две основные теории развития асцита при гипотиреозе. Первая гипотеза – дефицит тиреоидных гормонов вызывает повышение проницаемости капилляров, экстравазации белков плазмы во внесосудистое русло [6]. Вторая – прямой гигроскопический эффект, связанный с накоплением гиалуроновой кислоты. Она может взаимодействовать с альбумином, образуя комплексы, которые изменяют лимфодренаж. Как следствие, формируются сгустки альбумина. Не исключена высокая продукция антидиуретического гормона. Снижение оксида азота и высокий уровень фактора роста эндотелия сосудов при гипотиреозе могут приводить к повышению проницаемости капилляров [22]. Окислительный стресс активирует воспаление и также влияет на проницаемость капилляров. Показатель сывороточно-асцитического альбуминового градиента (СААГ) необходим для уточнения причины асцита. Для расчета СААГ определяют разницу между плазменной и асцитической концентрацией альбумина [15, 23]. Высокий СААГ (более 1,1 г/дл) встречается при портальной гипертензии в 97% случаев, низкий – при циррозе, злокачественных новообразованиях, застойной сердечной недостаточности, туберкулезном перитоните, алкогольном и гнойном перитоните, констриктивном перикардите, панкреатите, метастазах в печень, нефротическом синдроме, синдроме Бадда – Хиари. При гипотиреозе СААГ может варьироваться от низких до высоких значений [15]. Вследствие повышения проницаемости капилляров, а также транссудации жидкости и альбумина не только в интерстициальное пространство, но и в другие полости у больных гипотиреозом могут развиться гидроперикард, гидроторакс, асцит [24]. Данные о количестве белка в асцитической жидкости и уровне СААГ у больных гипотиреозом, согласно разным источникам, представлены в таблице [6, 12, 13, 25, 26]. Так, у большинства пациентов уровень белка в асцитической жидкости был более 2,5 г/дл, средний показатель СААГ – 1,5 г/дл. Чаще всего асцит обнаруживают у пациентов с впервые выявленным гипотиреозом. Однако это может быть осложнением после отмены заместительной терапии. S. Khalid и соавт. описали случай 56-летней пациентки, которая страдала тиреоидитом Хашимото, гипотиреозом в течение 30 лет. Через шесть месяцев после прекращения приема левотироксина у нее развился асцит, появились выраженные периферические отеки [25]. Авторы провели обширное обследование для выяснения этиологии асцита. В результате в качестве причин такового были исключены кардиальная патология, гепатит, опухоль, сосудистая патология, панкреатит, вирусный гепатит. Подтвержден первичный гипотиреоз. В асцитической жидкости фиксировалось повышение содержания белка до 3,5 г/дл, СААГ – 0,9 г/дл.
В другом клиническом наблюдении описан случай 64-летнего пациента, который злоупотреблял алкоголем, страдал гастроэзофагеальной рефлюксной болезнью и гипотиреозом [24]. Больной в течение нескольких месяцев не принимал назначенные ему левотироксин и Омепразол. За две недели до госпитализации получал ибупрофен в дозе 400–1200 мг/сут по поводу болей в позвоночнике, после чего отмечены эпизод синкопального состояния, ежедневная мелена и желудочное кровотечение. При физикальном обследовании впервые выявлен асцит. При поступлении в клинику уровень ТТГ до 60 мкМЕ/мл, св. Т4 – 0 пмоль/л. При проведении ФГДС – сгусток в дистальном отделе пищевода. Проведены лапароцентез, биопсия печени. Цирроз печени был исключен. Печеночно-венозный градиент давления нормальный. Портальная гипертензия исключена. В асцитической жидкости содержание альбумина – 3,1 г/дл, СААГ – 1,9 г/дл. Бактериальный посев асцитической жидкости отрицательный. Таким образом, асцит расценен как микседематозный. Пациенту внутривенно капельно вводили левотироксин и гидрокортизон. На фоне заместительной терапии 300 мкг/сут левотироксина с титрацией дозы до 150 мкг/сут в течение восьми дней асцит уменьшился. Больной продолжил получать заместительную терапию амбулаторно.
Существует тесная связь между щитовидной железой и печенью. С одной стороны, тироксин и трийодтиронин регулируют базальный метаболизм гепатоцитов. С другой – тиреоидные гормоны метаболизируются в печени. Гипотиреоз может имитировать патологию печени и непосредственно влиять на ее структуру и функцию, вызывая повышение АСТ, холестаз на фоне снижения экскреции билирубина и желчи. В сочетании с гиперхолестеринемией и гипотонией желчного пузыря увеличивается риск развития желчекаменной болезни [18, 21, 27, 28]. Асцит при гипотиреозе, как в нашем случае, часто дифференцируют с асцитом при циррозе печени. Следовательно, при патологии печени и в отсутствие убедительных данных в пользу цирроза необходимо исследовать функцию щитовидной железы.
В патогенезе асцита при правосторонней сердечной недостаточности имеет значение центральное поражение печени с формированием застойного фиброза печени. Наблюдаются повышение проницаемости капилляров и недостаточность лимфооттока [21]. У нашей пациентки не исключалась возможность сочетанного происхождения асцита – на фоне кардиальной патологии и гипотиреоза с учетом эпизода нарушения сердечного ритма. Неувеличенные размеры сердца по данным эхокардиографии, нормальные показатели фракции выброса позволили исключить застойную сердечную недостаточность.
Известно, что синусовая брадикардия является характерным, но не обязательным признаком гипотиреоза. О.Н. Крючкова и соавт. описали возможность развития тахисистолической формы фибрилляции и трепетания предсердий при гипотиреозе [21]. В некоторых случаях при чередовании брадикардии и аритмии ошибочно диагностируется синдром слабости синусового узла. Назначение антиаритмических препаратов может усугубить гипотиреоидную аритмию [21].
Лабораторные диагностические признаки гипотиреоза включают анемию, лейкопению, гипонатриемию, гипохлоремию, гипогликемию, повышение креатинина, креатинфосфокиназы, трансаминаз, липидов [1]. Они, так же как клинические симптомы, неспецифичны, поэтому кроме цирроза печени и гипотиреоза у пациентки надо было исключить другие соматические заболевания. Примечательным фактом стало наличие у больной гиперпротеинемии, в ходе обследования был исключен парапротеинемический гемобластоз. В анализируемой литературе сведений о развитии гиперпротеинемии при гипотиреозе не обнаружено. Однако приведены данные о гиперпротеинемии при многих других соматических заболеваниях. Только в экспериментальной работе L. Ratzmann и соавт. показано, что у крыс при индуцированном гипотиреозе (вследствие радиотиреоидэктомии или приема тиреостатиков) через четыре – семь недель наблюдались более высокие уровни сывороточного белка по сравнению с контролем (p 1- и γ-глобулина. Белковые фракции изменялись в зависимости от длительности гипотиреоза. При его компенсации через семь недель показатели белковых фракций восстанавливались [29].
Гипотиреоз оказывает влияние на функцию почек. Вследствие снижения сердечного выброса и развития артериальной гипотензии нарушается перфузия почек и их фильтрационная способность. Уменьшаются также реабсорбция в канальцах, активность ренина плазмы, уровень альдостерона, предсердного натрийуретического пептида, повышается экскреция натрия [5, 30]. Это приводит к острому повреждению почек [31]. У нашей больной также отмечалось нарушение функции почек с последующим восстановлением СКФ вследствие компенсации гипотиреоза. В большинстве случаев нормализация почечной функции начинается со второй недели от начала заместительной терапии тиреоидными гормонами [31].
Заключение
Несмотря на известную клинику гипотиреоза, врачам разных специальностей необходимо помнить о наличии разных масок гипотиреоза и исследовать тиреоидный статус с целью своевременного назначения заместительной терапии. Асцит не является самостоятельным заболеванием. Это одно из проявлений разных патологий, включая гипотиреоз. Именно поэтому к его диагностике надо подходить комплексно и всесторонне. Терапия тиреоидными гормонами приводит к полному регрессу микседематозного асцита.
Конфликт интересов: все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
УЗИ жидкости в брюшной полости
Почему скапливается жидкость в брюшной полости?
Жидкость в брюшной полости скапливается из-за нарушений кровообращения или лимфотока, а также может быть следствием воспалительных процессов.
Накопление избыточного количества такой жидкости, в медицине носит название — асцит.
Если в ее составе присутствует большое количество лейкоцитов и белка, это говорит об асцит-перитоните – воспалении брюшины.
Причины скопления
Причины жидкости в брюшной полости могут быть самыми разнообразными. Примерно в 80 % случаев этот процесс является следствием последней стадии цирроза печени.
На этом этапе резервы печени истощены, кровообращение нарушено, и в результате — в животе начинает скапливаться жидкость.
Помимо цирроза печени, скопление жидкости может иметь причины своего появления связанные с наличием злокачественных образований.
Чаще всего, данная патология появляется при раке яичников, причем ей нередко подвержены молодые женщины.
Жидкость в брюшной полости при онкологии скапливается примерно в 10 % случаев.
Рак яичников сопровождается нарушением лимфообращения, пути оттока лимфы, в этом случае — блокируются, в результате чего — скапливается избыточная жидкость.
В этом случае, заболевание отличается довольно агрессивным протеканием и как правило, подобное состояние свидетельствует о том что лечение онкологии будет иметь неблагоприятный прогноз.
Довольно часто подобная патология имеет причины связанные с наличием сердечных заболеваниях – примерно в 5 % случаев.
Накопление жидкости в брюшной полости имеет место при пороках сердца, хронических сердечных заболеваниях, декомпенсации кровообращения.
В таких случаях происходит застой крови в организме.
Обычно подобные состояния сопровождаются отеком ног, подмышечных впадин, нередко жидкость накапливается в легких.
В некоторых случаях развивается синдром Мейгса – в этом случае, жидкость в брюшной полости наблюдается при кисте яичника и опухолевых образованиях.
Иногда, причины данного симптома кроются в других заболеваниях – сахарном диабете, хронической почечной недостаточности, системной красной волчанке, микседеме. В таком случае, лечение должно начинаться с устранения основного заболевания.
Бывает что наблюдается жидкость в брюшной полости при панкреатите. Это же может происходить и при воспалении других органов пищеварения.
В некоторых случаях, накапливается жидкость в брюшной полости после операции.
Также этот процесс довольно часто является следствием протекания у человека одновременно нескольких заболеваний.
Симптомы болезни
На ранних стадиях это заболевание никоим образом себя не проявляет.
Кроме того, стоит учитывать, что организм человека каждый день вырабатывает и поглощает примерно 1,5 л жидкости.
Поэтому специфические симптомы жидкости в брюшной полости отсутствуют.
Обнаружить патологию на таком этапе развития удается лишь с помощью ультразвукового исследования.
Впоследствии в зависимости от объема скопление жидкости в брюшной полости имеет различные признаки:
- Ощущение тяжести в животе;
- Тупые боли внизу живота;
- Затруднение дыхания;
- Пищеварительные нарушения – тошнота, нарушение стула, отрыжка;
- Проблемы в функционировании мочевыделительной системы, которые сопровождаются нарушением мочеиспускания.
Наличие жидкости в брюшной полости существенно ухудшает самочувствие, вызывая дискомфортные ощущения. Нередко эта патология становится причиной образования пупочной грыжи.
Визуально заметить заболевание можно лишь тогда, когда скапливается жидкость в брюшной полости в количестве более 1 л.
Во время осмотра врач может заметить увеличенный и деформированный живот. Если же человек принимает вертикальное положение, он кажется отвисшим.
Асцит: общая проблема людей с циррозом печени
Обзор
Скопление жидкости в брюшной полости называется асцитом. Хотя асцит может возникать из-за различных проблем со здоровьем, он часто встречается у пациентов с циррозом, который представляет собой значительное рубцевание печени. Часто развитие асцита указывает на серьезное заболевание печени, и пациентов следует направлять к специалисту по печени.
Причины
Цирроз печени является наиболее частой причиной асцита, но другие состояния, такие как сердечная недостаточность, почечная недостаточность, инфекция или рак, также могут вызывать асцит.Асцит чаще всего вызывается сочетанием повышенного давления в кровеносных сосудах в печени и вокруг нее. (портальная гипертензия) и снижение функции печени.
Симптомы
Большинство пациентов, у которых развивается асцит, замечают вздутие живота и быстрое увеличение веса. У некоторых людей также развиваются отеки лодыжек и одышка. Также могут возникнуть дополнительные симптомы или осложнения, перечисленные ниже.
Боль в животе, дискомфорт и затрудненное дыхание : Они могут возникать, когда в брюшной полости накапливается слишком много жидкости.Это может ограничивать способность есть, передвигаться и выполнять повседневную деятельность.
Инфекция : Это называется спонтанным бактериальным перитонитом (САБ) и обычно вызывает боль в животе, болезненность, жар или тошноту. Если своевременно не диагностировать или не лечить, у пациентов может развиться почечная недостаточность, тяжелая инфекция кровотока или спутанность сознания. Диагноз обычно ставится путем взятия пробы жидкости из брюшной полости. Эта инфекция лечится внутривенными антибиотиками, а после выздоровления пациентам часто требуется лечение пероральными антибиотиками, чтобы предотвратить повторение инфекции.
Грыжи, связанные с асцитом : Повышенное внутрибрюшное давление может привести к развитию пупочных (вокруг пупка) и паховых (паховых) грыж, которые могут вызвать дискомфорт в животе. Хирургического вмешательства обычно избегают, если нет сильной боли, предполагающей, что кишечник или ткань могут быть защемлены или скручены вместе с устойчивой выпуклостью от грыжи. Эти операции должны выполнять хирурги, имеющие опыт лечения пациентов с циррозом печени.
Накопление жидкости в груди : Это называется гидротораксом печени, при котором жидкость из брюшной полости заполняется не только в брюшную полость, но и в полости легких (в основном с правой стороны).Это состояние может привести к одышке.
Факторы риска
В целом, развитие асцита свидетельствует о серьезном заболевании печени. Однако сгустки крови в сосудах в печени и вокруг нее, а также некоторые типы опухолей в брюшной полости также могут вызывать асцит.
Скрининг / Диагностика
В зависимости от того, сколько жидкости присутствует в брюшной полости, асцит может быть диагностирован при физикальном обследовании, но обычно подтверждается такими тестами, как УЗИ или компьютерная томография брюшной полости.Большинству пациентов врач порекомендует ввести небольшую иглу через брюшную стенку (после местной анестезии) для удаления жидкости для исследования в лаборатории. Этот тест называется парацентезом. Удаленная жидкость будет исследована на наличие признаков инфекции или рака и для определения причины скопления жидкости.
Лечение
Развитие асцита обычно свидетельствует о том, что печень не работает. Поэтому важно, чтобы пациент и врач обсудили направление к специалисту по печени и / или в центр трансплантации печени.
Самым важным шагом в лечении асцита является строгое снижение потребления натрия. Суточное потребление соли (натрия) должно быть ограничено до 2000 мг или меньше. Поскольку определение содержания соли в различных продуктах питания может быть затруднительным, пациентам с асцитом обычно рекомендуется обратиться к диетологу. (диетолог) за советом о продуктах, которых следует избегать.
Часто пациенты получают пользу от водных таблеток (диуретиков) для лечения асцита. Обычно используемые водные пилюли — это спиронолактон (Альдактон) и фуросемид (Лазикс).Эти водные таблетки могут влиять на уровень электролитов (натрия и калия) в крови, поэтому может потребоваться тщательный контроль с помощью анализов крови.
Когда накопление жидкости невозможно лечить адекватно с помощью водных таблеток и диеты с ограничением соли, пациентам может потребоваться удаление жидкости (парацентез) для облегчения симптомов. Для пациентов, которым трудно лечить асцит, доступны другие процедуры, такие как установка шунта в брюшную полость (называемые TIPS) для предотвращения значительного накопления жидкости в результате асцита.
Автор (ы) и дата (ы) публикации
Нага П. Чаласани, доктор медицины, FACG, и Радж К. Вуппаланчи, доктор медицины, Медицинская школа Университета Индианы, Индианаполис, Индиана — опубликовано в январе 2006 г. Обновлено в апреле 2021 г.
Вернуться к началу
асцитов | Сидарс-Синай
Не то, что вы ищете?Что такое асцит?
Асцит — это состояние, которое возникает, когда жидкость скапливается в полостях живота. (брюшная полость).В тяжелых случаях это может быть болезненно. Проблема может мешать вам двигаться удобно. Асцит может стать предпосылкой для инфекции в брюшной полости. Жидкость может также переместитесь в грудь и окружите легкие. Это затрудняет дыхание.
Что вызывает асцит?
Самая частая причина асцита — цирроз печени. Употребление слишком большого количества алкоголя является одной из наиболее частых причин цирроза печени.
Это состояние также может быть вызвано различными видами рака. Асцит, вызванный раком самый часто возникает при запущенном или рецидивирующем раке. Асцит также может быть вызван другими такие проблемы, как сердечные заболевания, диализ, низкий уровень белка и инфекции.
Каковы симптомы асцита?
Симптомы асцита включают:
- Живот припухлость
- Прибавка в весе
- Чувство наполненности
- Вздутие живота
- Ощущение тяжести
- Тошнота или несварение желудка
- Рвота
- Отек голеней
- Одышка
- Геморрой
Как диагностируется асцит?
Ваш лечащий врач проведет медицинский осмотр и спросит о ваших симптомах.Ты могут также пройти такие тесты, как:
- Жидкость образец. Образец жидкости из живота можно взять с помощью иглы. Этот жидкость будет проверена на наличие признаков заболевания, например рака или инфекции. Этот тест может помочь указать причину асцита.
- Imaging. Ваш лечащий врач может запросить изображения внутренней части вашего живота с помощью УЗИ, МРТ или компьютерная томография.МРТ создает изображения с помощью магнитов и радио. волны. Компьютерная томография создает подробные компьютерные изображения с использованием рентгеновских лучей.
Как лечится асцит?
Ряд шагов могут помочь облегчить асцит. Ваш лечащий врач может сказать вам к:
- Предел потребление соли. Ваш лечащий врач или диетолог могут показать вам, как следовать диета с низким содержанием натрия.Не используйте заменители соли, содержащие калий. Это потому что Некоторые лекарства, используемые при лечении асцита, могут вызвать повышение уровня калия.
- Лимит количество выпиваемой жидкости.
- Прекратить употреблять алкоголь.
- Принимайте мочегонные препараты, чтобы уменьшить количество жидкости в организме.
- В В некоторых случаях вашему провайдеру может потребоваться удалить большое количество жидкости из вашего живот через иглу.Это можно сделать, если у вас проблемы с дыханием или мочегонное средство не действует.
- В очень В сложных случаях вам может потребоваться процедура под названием TIPS. В этой процедуре соединение осуществляется внутри печени между кровеносными сосудами. Это облегчает высокий давление, вызывающее асцит.
Какие возможные осложнения асцит?
Асцит может затруднять прием пищи, питье и передвижение.Это также может сделать это трудно дышать. Асцит может привести к инфекциям брюшной полости, которые могут вызвать заболевания почек. отказ. Это также может вызвать пупочные или паховые грыжи. Не принимайте НПВП при боли вспомогательные средства, такие как ибупрофен или напроксен, если у вас заболевание печени с асцитом. Эти лекарства могут вызвать такие проблемы, как почечная недостаточность.
Можно ли предотвратить асцит?
Определенные меры по предотвращению цирроза печени и рака также могут предотвратить асцит.К ним относятся:
- Остановка употребление алкоголя.
- Остаться в здоровый вес.
- Регулярно делайте физические упражнения.
- Бросьте курить.
- Лимит потребление соли.
- Практика безопасный секс, чтобы снизить вероятность заражения гепатитом.
- Не используйте рекреационные наркотики, чтобы снизить вероятность заражения гепатитом.
Жизнь с асцитом
Следуйте советам врача по снижению потребления соли. Тебе понадобиться к делайте это, даже если вы принимаете мочегонные препараты, чтобы уменьшить количество жидкости в организме. Также ежедневно взвешивайтесь. Позвоните своему врачу, если вы наберете слишком много веса.
Спросите своего врача, можно ли вам принимать НПВП от боли.К ним относятся ибупрофен и напроксен. Также спросите, можно ли вам принимать парацетамол.
Основные сведения об асците
- Асцит возникает, когда жидкость скапливается в полостях вашего живота (брюшной полости).
- As жидкость скапливается в животе, она может повлиять на ваши легкие, почки и другие органы.
- Асцит вызывает боль в животе, отек, тошноту, рвоту и другие проблемы.
- Определенно вещи, которые помогают предотвратить цирроз печени и рак, также могут предотвратить асцит. Это включает в себя отказ от алкоголя, поддержание здорового веса, физические упражнения, а также курение и ограничение потребления соли.
- Асцит невозможно вылечить. Но изменение образа жизни и лечение могут уменьшить количество осложнений.
Следующие шаги
подсказок чтобы помочь вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите случаться.
- Перед визитом запишите интересующие вас вопросы. ответил.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и вспомнить что вам говорит ваш провайдер.
- При посещении запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции в свой провайдер дает вам.
- Узнайте, почему прописано новое лекарство или лечение и как это поможет вам. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и какие результаты могут означать.
- Знайте, чего ожидать, если вы не примете лекарство или тест или процедура.
- Если у вас назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться со своим поставщиком медицинских услуг, если у вас возникнут вопросы.
Медицинский обозреватель: Раймонд Кент Терли BSN MSN RN
Медицинский обозреватель: Рональд Карлин, доктор медицины
Медицинский обозреватель: L Renee Watson MSN RN
© 2000-2021 Компания StayWell, LLC.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?Асцит — Кишки Великобритании
Какие методы лечения асцита доступны?Его можно лечить по-разному, от изменения образа жизни и диеты до лекарств и медицинских процедур. Всем пациентам с асцитом, вызванным циррозом печени, рекомендуется свести к минимуму или прекратить употребление алкоголя, поскольку это поможет предотвратить накопление жидкости и улучшить реакцию на лекарства.Важно соблюдать диету без добавления соли, чтобы диетолог мог обсудить это с вами и знать, что многие продукты содержат больше соли, чем можно было ожидать. В некоторых легких случаях асцита для его контроля достаточно уменьшения потребления соли. Однако, если это не удается или объем асцита более значительный, могут потребоваться лекарства, называемые диуретиками («водные таблетки»). Они работают, удаляя лишнюю жидкость, частично за счет увеличения количества мочи, производимой организмом.
К сожалению, иногда эти простые меры и лекарства не могут предотвратить дальнейшее накопление жидкости.В этом случае может потребоваться дальнейшее лечение, называемое парацентезом, также известным как «асцитический дренаж». Это включает в себя онемение кожи сбоку живота, а затем введение небольшой трубки в брюшную полость для слива жидкости. Затем трубка удаляется после того, как жидкость стечет. Если жидкость снова накапливается, эту процедуру, возможно, придется повторить.
У некоторых людей может быть «рефрактерный асцит», что означает отсутствие реакции на низкосолевую диету или лекарства, есть побочные эффекты от лекарств или необходимость частого дренирования (парацентеза).Варианты лечения в этой ситуации включают радиологическую (под рентгенологическим контролем) процедуру кровеносных сосудов в печени (называемую «трансъюгулярным внутрипеченочным портосистемным шунтом» или «TIPSS») или, в редких случаях, трансплантацию печени.
Нужно ли контролировать асцит, и если да, то как?Да, это нужно контролировать. Регулярные измерения веса и размера живота — полезные способы контролировать объем жидкости, поскольку быстрые изменения веса могут указывать на потерю или прибавку жидкости.Если вы чувствуете, что ваш вес меняется очень быстро, возможно, вам потребуется обратиться к врачу для проверки. Во время приема мочегонных препаратов важно регулярно сдавать анализы крови, чтобы контролировать уровень соли и функцию почек, поскольку диуретики могут влиять на работу почек. Если диуретики только начали принимать, эти анализы крови будут проводиться чаще, пока организм не привыкнет к лекарству.
Асцит: симптомы, причины, методы лечения
Асцит — это серьезное заболевание, при котором наблюдается аномальное скопление жидкости под слизистой оболочкой (брюшиной) брюшной полости, которая скапливается вокруг органов брюшной полости.Асцит характеризуется вздутием живота и увеличением веса. Это может сопровождаться болью или дискомфортом в животе, затрудненным дыханием и отеком лодыжек.
Цирроз печени — наиболее частая причина асцита. Цирроз печени — это образование рубцовой ткани в печени и необратимое повреждение, вызванное заболеванием печени, чаще всего алкоголизмом. Когда повреждение и рубцевание печени становятся обширными и приводят к ее уплотнению, нормальный кровоток к печени и от нее ограничивается, что приводит к повышению артериального давления в воротной вене (портальная гипертензия).Портальная вена — одна из самых крупных и важных вен брюшной полости. Он доставляет кровь в печень для фильтрации. Когда возникает портальная гипертензия, кровь возвращается и вызывает утечку жидкости (асцит) в брюшную полость. Портальная гипертензия вызывает и другие серьезные осложнения, такие как варикозное расширение вен пищевода (набухшие вены пищевода, которые могут разорваться и кровоточить). Сам по себе асцит может вызвать другие серьезные и опасные для жизни осложнения. У людей с циррозом печени, у которых нет портальной гипертензии, асцит не развивается.Рубцевание печени, вызванное циррозом печени, невозможно обратить или вылечить. Однако следование эффективному плану лечения может помочь вам замедлить или остановить прогрессирование заболевания и предотвратить или минимизировать асцит.
Реже застойная сердечная недостаточность и почечная недостаточность также могут вызывать асцит. В редких случаях к асциту могут привести панкреатит, некоторые виды рака и другие состояния.
Цирроз печени, основная причина асцита, критически влияет на способность печени нормально функционировать и может привести к серьезным, потенциально опасным для жизни осложнениям, таким как портальная гипертензия, печеночная недостаточность, кровотечение и почечная недостаточность. Немедленно обратитесь за медицинской помощью. Если у вас в анамнезе есть гепатит, алкоголизм, заболевание печени или другие хронические заболевания, или если у вас есть необъяснимые симптомы, такие как тошнота, усталость, диарея или слабость. Ранняя диагностика и лечение могут снизить риск серьезных осложнений.
Кроме того, если у вас цирроз печени, не принимайте никаких пищевых добавок, лекарств, отпускаемых без рецепта, или рецептурных препаратов без консультации с врачом. Печень может быть не в состоянии выводить лекарства из организма, что может привести к опасным, токсичным уровням химических веществ или веществ в организме.
Немедленно обратитесь за медицинской помощью (позвоните по номеру 911) , если у вас или вашего близкого есть симптомы цирроза на поздней стадии, печеночной недостаточности или других осложнений цирроза печени. Симптомы включают неспособность мочиться, спутанность сознания, одышку, желтуху, сильное ректальное кровотечение, рвоту кровью или изменение сознания или настороженности.
Цирротический асцит
Определение и этиология
Асцит определяется как скопление жидкости в брюшной полости.Это обычная клиническая находка с различными внебрюшинными и перитонеальными причинами (вставка 1), но чаще всего она возникает в результате цирроза печени. Развитие асцита у пациентов с циррозом печени обычно предвещает ухудшение клинического статуса и плохой прогноз.
Вставка 1. Распространенные причины асцита
| Внебрюшинные причины |
|---|
| Синдром Бадда-Киари |
| Хилезный асцит |
| Цирроз |
| Застойная сердечная недостаточность |
Гипоальбуминемия
|
| Микседема |
| Панкреатит |
| Перитонеальные причины |
| Эндометриоз |
Инфекция
|
Злокачественная опухоль
|
| Прочее |
В начало
Распространенность
Асцит является наиболее частым серьезным осложнением цирроза и важной вехой в естественной истории хронического заболевания печени.При наблюдении в течение 10 лет примерно у 60% пациентов с циррозом печени развивается асцит, требующий лечения.
В начало
Патофизиология
Цирротический асцит формируется в результате определенной последовательности событий. Развитие портальной гипертензии — первое, что может произойти. По мере развития портальной гипертензии местно выпускаются вазодилататоры. Эти вазодилататоры влияют на внутренние артерии и тем самым снижают эффективный артериальный кровоток и артериальное давление.Точный агент (ы), ответственный за расширение сосудов, является предметом широких споров; однако в большинстве недавних публикаций основное внимание уделяется вероятной роли оксида азота.
Прогрессирующая вазодилатация приводит к активации сосудосуживающего и антинатрийуретического механизмов в попытке восстановить нормальное перфузионное давление. Вовлеченные механизмы включают ренин-ангиотензиновую систему, симпатическую нервную систему и антидиуретический гормон (вазопрессин). Конечный эффект — задержка натрия и воды.На поздних стадиях цирроза накопление свободной воды более выражено, чем задержка натрия, и приводит к гипонатриемии разведения. Это объясняет, почему пациенты с циррозом и асцитом демонстрируют задержку натрия в моче, повышенное содержание натрия в организме и гипонатриемию разведения, что является сложной задачей для многих врачей.
В начало
Признаки и симптомы
Симптомы асцита варьируются от пациента к пациенту и во многом зависят от количества жидкости.Если присутствуют следы асцита, у пациента может быть бессимптомное течение, а жидкость может быть обнаружена только при физикальном или рентгенологическом обследовании. Если присутствует большое количество жидкости, пациент может жаловаться на наполнение живота, раннее насыщение, боль в животе или одышку.
Результаты физикального осмотра одинаково разнообразны. Точность определения асцита зависит от количества жидкости и телосложения пациента: у пациентов с ожирением технически сложнее диагностировать асцит.При асците типичные симптомы включают общее вздутие живота, полноту бока и подвижную тупость. Если физикальное обследование не является окончательным, можно использовать УЗИ брюшной полости для подтверждения наличия или отсутствия асцита.
В литературе используются две системы оценки асцита (таблица 1). В более старой системе асцит классифицировался от 1+ до 4+, в зависимости от обнаруживаемости жидкости при физикальном обследовании. Совсем недавно была предложена другая система оценок — от 1 до 3.Срок действия этой системы оценок еще не установлен.
Таблица 1. Система оценки асцита
| Марка | Уровень серьезности | Оценка |
|---|---|---|
| 1 | Минимальный | 1+ |
| 2 | Умеренное | 2+ |
| 3 | тяжелая | 3+ |
| 4 | напряженное | 4+ |
В начало
Диагноз
Если у пациента без цирроза развивается асцит, диагностический парацентез с анализом асцитной жидкости является важной частью медицинского обследования.У пациента с установленным циррозом печени точная роль диагностического парацентеза менее ясна. По нашему мнению, для высокофункционального амбулаторного пациента с документально подтвержденным циррозом новое развитие асцита обычно не требует парацентеза. Однако пациенты с циррозом должны пройти парацентез в случае необъяснимой лихорадки, боли в животе, энцефалопатии или госпитализации по любой причине. У госпитализированных пациентов с циррозом часто бывает инфицированная асцитная жидкость (спонтанный бактериальный перитонит, САД), даже если симптомы отсутствуют.Это особенно верно в случае значительного желудочно-кишечного кровотечения.
Осложнения после абдоминального парацентеза редки и встречаются менее чем в 1% случаев. Низкое количество тромбоцитов или повышенное протромбиновое время не считается противопоказанием, а профилактическое переливание тромбоцитов или плазмы почти никогда не показано. Введение иглы для парацентеза чаще всего выполняется в левом или правом нижнем квадранте, но это также может быть безопасно выполнено в средней линии.Ультразвук брюшной полости может помочь в проведении процедуры, если локализовать жидкость трудно или если первые попытки получить жидкость не увенчались успехом.
Ценную клиническую информацию часто можно получить при макроскопическом исследовании асцитной жидкости (таблица 2). Неосложненный цирротический асцит обычно прозрачный и желтый. Если у пациента глубокая желтуха, жидкость может казаться коричневой. Мутность или непрозрачность асцитной жидкости свидетельствует о наличии инфекции и необходимости проведения дополнительных диагностических исследований.Розовая или кровянистая жидкость чаще всего возникает в результате легкой травмы, когда образец заражен подкожной кровью. Кровавый асцит также связан с гепатоцеллюлярной карциномой или любым асцитом, связанным со злокачественными новообразованиями. В жидкости, имеющей вид молочного цвета, обычно повышена концентрация триглицеридов. Такая жидкость, обычно называемая хилезным асцитом, может быть связана с повреждением или обструкцией грудного протока или лимфомой, но часто связана в первую очередь с циррозом.
Таблица 2. Общий вид асцитной жидкости
| Цвет | Ассоциация |
|---|---|
| Полупрозрачный или желтый | Нормальный / стерильный |
| Коричневый | Гипербилирубинемия (наиболее частая) Перфорация желчного пузыря или желчных путей |
| Мутно или мутно | Инфекция |
| Розовый или с оттенком крови | Легкая травма на участке |
| Очень кровавый | Злокачественное новообразование Травма живота |
| Молочный («хилезный») | Цирроз Повреждение грудного протока Лимфома |
В настоящее время доступно множество тестов на асцитную жидкость, но оптимальная стратегия тестирования еще не установлена.Как правило, при подозрении на неосложненный цирротический асцит определяют только общую концентрацию белка и альбумина и количество клеток с дифференциалом (вставка 2). Для выполнения этих основных тестов требуется менее 10 мл жидкости. Концентрация альбумина используется для подтверждения наличия портальной гипертензии путем расчета градиента сывороточного альбумина к асциту, или SAAG. SAAG определяется путем вычитания значения асцитного альбумина из значения сывороточного альбумина, полученного в тот же день:
альбумин сыворотка — альбумин асцит = SAAG
В проспективных исследованиях было доказано, что SAAG позволяет классифицировать асцит лучше, чем любые предыдущие критерии.Наличие градиента выше 1,1 г / дл указывает на то, что у пациента асцит, связанный с портальной гипертензией, с точностью 97%. Портальная гипертензия обычно вызывается циррозом печени или, реже, обструкцией оттока в результате правосторонней сердечной недостаточности или синдрома Бадда-Киари. Значение SAAG ниже 1,1 г / дл указывает на то, что у пациента нет асцита, связанного с портальной гипертензией, и следует искать другую причину асцита. Нет необходимости повторять определение SAAG после первоначального измерения.
Вставка 2. Тестирование асцитной жидкости
| Обычный |
|---|
| Количество ячеек с дифференциалом |
| Альбумин |
| Культура * |
| Иногда полезно |
| Уровень лактозодегидрогеназы |
| Глюкоза |
| Амилаза |
| Триглицерид |
| Билирубин |
| Цитология |
| Мазок и посев на туберкулез |
| Редко полезно |
| pH |
| лактат |
| Пятно по Граму |
* Если есть подозрение на инфекцию и / или скорректированное количество полиморфно-ядерных ядер ≥250 клеток / мм 3 .
Количество клеток и дифференциал используются, чтобы определить, есть ли у пациента САД. Пациенты с числом полиморфно-ядерных асцитов (ПМЯ) более 250 клеток / мм 3 должны получать эмпирические антибиотики, а также необходимо внести дополнительную жидкость в флаконы для посева крови для отправки на посев. Количество PMN рассчитывается путем умножения количества лейкоцитов / мм 3 на процент нейтрофилов в дифференциале. В образце с кровью, который содержит высокую концентрацию эритроцитов, количество PMN должно быть скорректировано: из абсолютного количества PMN вычитается 1 PMN на каждые 250 красных клеток / мм 3 в образце.
На основании клинической оценки можно провести дополнительное тестирование асцитной жидкости, включая общий белок, лактатдегидрогеназу (ЛДГ), глюкозу, амилазу, триглицерид, билирубин, цитологическое исследование или мазок на туберкулез и посев. Эти тесты обычно полезны только при подозрении на заболевание, отличное от стерильного цирротического асцита. Тесты, которые обычно не помогают, включают определение pH, уровня лактата и окрашивание по Граму. Результаты окрашивания по Граму имеют особенно низкий выход, если не предполагается наличие большой концентрации бактерий, например, в случае перфорации свободного кишечника.
Резюме
- Пациентам с циррозом печени следует пройти диагностический парацентез в случае необъяснимой лихорадки, боли в животе, энцефалопатии или при поступлении в больницу по любой причине.
- Парацентез — безопасная процедура с низким риском серьезных осложнений.
- Градиент сывороточного альбумина к асциту (SAAG) можно рассчитать, чтобы определить, есть ли у пациента асцит, связанный с портальной гипертензией.
- Количество клеток асцитной жидкости и дифференциал используются для определения вероятности развития у пациента спонтанного бактериального перитонита (САД).
В начало
Лечение
Успешное лечение цирротического асцита определяется как минимизация внутрибрюшинной жидкости без истощения внутрисосудистого объема. Несмотря на отсутствие данных, подтверждающих снижение смертности, минимизация количества асцитной жидкости может снизить инфекционную заболеваемость у пациентов с циррозом печени. Лечение асцита может значительно улучшить качество жизни за счет уменьшения дискомфорта в животе или одышки, либо того и другого.Общее лечение асцита у всех пациентов должно включать минимизацию потребления алкоголя, нестероидных противовоспалительных препаратов (НПВП) и пищевого натрия. Использование более агрессивных вмешательств во многом зависит от тяжести асцита и включает пероральные диуретики, терапевтический (или большой) парацентез, трансъюгулярный внутрипеченочный портосистемный шунт (TIPS) и ортотопическую трансплантацию печени (рисунок 1).
Асцит малого объема
Всем пациентам с циррозом асцита следует рекомендовать минимизировать потребление алкоголя.Даже если алкоголь не является причиной заболевания печени, отказ от него может привести к уменьшению количества жидкости и улучшению реакции на лечение. Пациентам с асцитом также следует свести к минимуму использование всех НПВП; Эти агенты подавляют синтез почечного простагландина и могут приводить к сужению почечных сосудов, снижению диуретического ответа и острой почечной недостаточности. Наконец, пациентам с асцитом следует посоветовать ограничить потребление натрия до не более 2 г / день. Поскольку жидкость пассивно следует за натрием, ограничение соли без ограничения жидкости — это, как правило, все, что требуется для уменьшения количества асцита.У пациентов с минимальным количеством жидкости ограничение алкоголя, НПВП и соли может быть всем, что необходимо для адекватного контроля образования асцита.
Асцит умеренного объема
Пациентам с умеренной перегрузкой жидкостью, которые не реагируют на более консервативные меры, следует рассмотреть возможность фармакологической терапии. Быстрое уменьшение асцита часто достигается простым добавлением низких доз пероральных диуретиков в амбулаторных условиях.
Диуретики первой линии при цирротическом асците — это комбинированное применение спиронолактона (Альдактон) и фуросемида (Лазикс).Начальная доза составляет 100 мг спиронолактона и 40 мг фуросемида внутрь ежедневно. Если потеря веса и натрийурез недостаточны, оба препарата можно одновременно увеличить через 3-5 дней до 200 мг спиронолактона и 80 мг фуросемида. Для поддержания нормального электролитного баланса обычно рекомендуется использование спиронолактона и фуросемида в соотношении 100: 40 мг. Максимально допустимые дозы спиронолактона и фуросемида составляют 400 и 160 мг / день соответственно.
Следует тщательно контролировать реакцию на диуретики на основе изменений массы тела, лабораторных тестов и клинической оценки.Пациентов, принимающих диуретики, следует взвешивать ежедневно; скорость похудания не должна превышать 0,5 кг / сутки при отсутствии отеков и не должна превышать 1 кг / сутки при наличии отеков. Уровень калия в сыворотке крови, азота мочевины (АМК) и креатинина следует периодически контролировать. В случае выраженной гипонатриемии, гиперкалиемии или гипокалиемии, почечной недостаточности, обезвоживания или энцефалопатии диуретики следует уменьшить или отменить. Регулярное измерение уровня натрия в моче не требуется, но оно может быть полезно для выявления несоблюдения ограничения натрия в пище.Пациенты, выделяющие более 78 ммоль натрия в день (88 ммоль с пищей — 10 ммоль вне мочевой экскреции), обнаруженные при 24-часовом сборе мочи, должны терять массу жидкости. В противном случае они не соблюдают диету, и их следует направить к диетологу. Точечное соотношение натрия и калия в моче может в конечном итоге заменить обременительный 24-часовой сбор: было показано, что случайная концентрация натрия в моче выше, чем концентрация калия, коррелирует с 24-часовой экскрецией натрия выше 78 ммоль / день с примерно 90 % точность.Из-за потенциально серьезных осложнений, связанных с применением диуретиков, пациенты с асцитом должны проходить обследование у врача не реже одного раза в неделю до тех пор, пока они не станут клинически стабильными.
Асцит большого объема
Асцит большого объема определяется как внутрибрюшинная жидкость в количестве, которое значительно ограничивает повседневную активность. При дополнительной задержке жидкости живот может становиться все более растянутым и болезненным. Это обычно называют массивным или напряженным асцитом.
Терапевтический (или большой) парацентез — это хорошо зарекомендовавший себя метод лечения асцита большого объема. Однако использование коллоидов после медицинских процедур, обычно альбумина, по-прежнему остается спорным вопросом. Исследования показали, что у пациентов, не получающих альбумин внутривенно после парацентеза большого объема, наблюдается значительно большее изменение уровней электролитов, креатинина и ренина в сыворотке крови. Однако клиническая значимость этих результатов не установлена. Фактически, до настоящего времени ни одно исследование не смогло продемонстрировать снижение заболеваемости или смертности у пациентов, не получавших расширителей плазмы, по сравнению с пациентами, получавшими альбумин после парацентеза.Ввиду высокой стоимости альбумина и его неопределенной клинической роли, безусловно, необходимо провести дополнительные исследования. До тех пор, пока эти исследования не будут проведены, в текущих практических рекомендациях указано, что разумно, хотя и не обязательно, назначать альбумин при парацентезе более 5 л. Хотя никаких прямых сравнений не проводилось, 25% альбумин в дозах от 5 до 10 г / л. удаления асцита.
Для предотвращения повторного накопления асцитной жидкости пациентам с асцитом большого объема следует посоветовать ограничить потребление алкоголя, НПВП и натрия.Им также следует назначить агрессивный режим диуретиков. Пациентов, чувствительных к диуретикам, обычно лечат изменениями образа жизни и лекарствами, а не серийным парацентезом.
Огнеупорные асциты
Рефрактерный асцит встречается у 5-10% пациентов с циррозным асцитом и предвещает плохой прогноз. Определением рефрактерного асцита является (1) отсутствие ответа на высокие дозы диуретиков (400 мг спиронолактона и 160 мг фуросемида в день) при сохранении соблюдения диеты с низким содержанием натрия или (2) частые рецидивы асцита вскоре после терапевтического парацентеза.Пациенты с повторяющимися побочными эффектами диуретической терапии, включая симптоматическую гипонатриемию, гиперкалиемию или гипокалиемию, почечную недостаточность или печеночную энцефалопатию, также считаются рефрактерным асцитом. Варианты лечения включают парацентез большого объема с инфузией альбумина, установку TIPS или трансплантацию печени. От хирургических шунтов (например, шунтов LeVeen или Denver) по существу отказались, поскольку контролируемые испытания показали плохую долгосрочную проходимость, чрезмерные осложнения и отсутствие преимущества в выживаемости по сравнению с медикаментозной терапией.
Частый терапевтический парацентез с инфузией альбумина или без него является наиболее широко распространенным методом лечения пациентов с рефрактерным асцитом (см. «Асцит большого объема», где обсуждаются споры и дозировка альбумина). Для тех, у кого есть локализованная жидкость или кто не хочет или не может часто проходить парацентез, также можно рассмотреть возможность установки TIPS. У правильно подобранного пациента TIPS очень эффективен для предотвращения рецидива асцита за счет снижения активности механизмов удержания натрия и улучшения почечной функции.Текущие исследования определят, могут ли TIPS также способствовать увеличению выживаемости.
В Соединенных Штатах Америки TIPS чаще всего выполняется интервенционным радиологом под седацией. Доступ к портальной системе осуществляется через яремную вену, и оператор вставляет саморасширяющийся шунт между воротной веной (высокое давление) и печеночной веной (низкое давление). Конечная цель процедуры — снизить давление в воротной вене до менее 12 мм рт. Ст., Уровня, при котором начинает накапливаться асцит.Осложнения относительно распространены и включают кровотечение (внутрипеченочное или внутрибрюшное) и стеноз или тромбоз стента. Другие важные осложнения включают печеночную энцефалопатию и декомпенсацию функции печени или сердца. Следовательно, TIPS обычно не рекомендуется пациентам с ранее существовавшей энцефалопатией, фракцией выброса ниже 55% или показателем Чайлд-Пью выше 12 (Таблица 3). Дополнительные недостатки процедуры — дороговизна и недоступность в некоторых медицинских центрах.
Таблица 3: Классификация по Чайлд-Пью *
| Клинический или биохимический параметр | Очки | ||
|---|---|---|---|
| 1 | 2 | 3 | |
| Билирубин (мг / дл) | <2 | 2–3 | > 3 |
| Альбумин (г / дл) | > 3,5 | 2,8–3,5 | <2.8 |
| Асцит | Отсутствует | Умеренное | напряженное |
| Энцефалопатия | Отсутствует | Умеренная (I или II) | Тяжелая (III или IV) |
| Протромбиновое время | |||
| Секунды продлены или | <4 | 4-6 | > 6 |
| Международное нормализованное отношение (INR) | <1.7 | 1,7–2,3 | > 2,3 |
* Оценка по шкале Чайлд-Пью: A = 5-6, B = 7-9, C = 10-15.
Трансплантация печени — это лучшее лечение цирроза и цирротического асцита. Подходящее время для направления к специалисту обсуждается, но его следует учитывать, когда у пациента с циррозом печени впервые возникает осложнение цирроза, например, асцит. Поскольку рефрактерный асцит предвещает особенно плохой прогноз, рекомендуется немедленное направление в опытный центр трансплантации печени.
Двухлетняя выживаемость пациента с циррозным асцитом составляет примерно 50%. Как только пациент становится невосприимчивым к стандартной медикаментозной терапии, 50% умирают в течение 6 месяцев, а 75% — в течение 1 года. Поскольку трансплантация печени связана с двухлетней выживаемостью почти 85%, ее следует рассматривать как важный вариант лечения для всех подходящих пациентов.
У многих с асцитом разовьется инфекция, чаще всего без известного провоцирующего фактора (например, дивертикулит, перфорация кишечника и т. Д.).Это называется спонтанным бактериальным перитонитом (САД). САД следует подозревать при клиническом ухудшении цирроза с асцитом. Диагноз ставится на основании количества клеток асцитической жидкости (более 250 полиморфно-ядерных клеток / мм 3 ) или положительного результата культуры асцитической жидкости. Лечение следует проводить при подозрении на САД. Чаще всего при подозрении на САД проводится третья внутривенная терапия. Чаще всего внутривенная терапия цефалоспорином третьего поколения (напр.г., цефотаксим 2 г каждые 8 часов). Также могут быть эффективны хинолоны, включая пероральные агенты, такие как офлоксацин (400 мг два раза в день). Внутривенное введение альбумина (1,5 г / кг массы тела в нулевой день и 1,0 г / кг на 3-й день, как было показано, улучшают выживаемость при САД, особенно у пациентов с почечной недостаточностью, и его следует использовать, если креатинин или АМК повышены. Необходимо лечение антибиотиками. Продолжить в течение 5 дней. Наличие бактериемии не влияет на продолжительность лечения. В отдельных случаях может потребоваться более длительная терапия.Те, кто выживает после SBP, подвергаются риску повторной схватки. Рекомендуются профилактические антибиотики, например норфлоксацин 400 мг в день или триметоприм / сульфаметоксазол (160/800). Руководство по клинической практике, обновленное в 2009 г., предполагает роль профилактики САД даже у тех, у кого никогда не было САД. Первичная профилактика САД должна рассматриваться у пациентов с асцитом, содержащим <1,5 м / дл и одним или несколькими из следующих: креатинин сыворотки> 1,2 мг / дл; АМК> 25 мг / дл; концентрация натрия в сыворотке <130 мэкв / л, оценка по шкале Чайлдс-Пью> 9 вместе с билирубином> 3 мг / дл.
Гепаторенальный синдром
Гепаторенальный синдром (HRS) — осложнение прогрессирующей болезни печени, которого опасаются. В наиболее опасной форме (тип I) почечная функция неумолимо ухудшается, что отражается в повышении уровня креатинина и азота мочевины, что приводит к смерти. Этот синдром почти всегда возникает на фоне асцита. Диагноз устанавливается, когда исключены другие причины острой почечной недостаточности, особенно гиповолемия, вызванная применением диуретиков, инфекцией или кровотечением.HRS установлен у пациента с креатинином> 1,5 мг / дл, который не улучшается при отмене диуретиков, увеличении объема за счет альбумина, отсутствии обструктивного или паренхиматозного заболевания почек (на что указывает УЗИ, протеинурия) и отсутствие недавнего использования нефротоксические препараты или введение контрастного вещества внутривенно. Лечение HRS разочаровывает и часто безуспешно. Исследования предполагают возможную роль внутривенного введения альбумина (например, 25 граммов в день) вместе с октреотидом (200 мкг подкожно 3 раза в сутки) и мидодрином (5 мг 3 раза в сутки, титрование до максимума 12.5 мг 3 раза в сутки). Для подходящих пациентов следует рассмотреть возможность направления на услуги по трансплантации печени. Распознается менее тяжелая форма HRS (тип II). В этом варианте наблюдается непрогрессирующая почечная недостаточность без другой этиологии, кроме цирроза.
В начало
Рекомендуемая литература
- Ginès P, Cárdenas A, Arroyo V, Rodés J: Лечение цирроза и асцита. N Engl J Med 2004; 350: 1646-1654.
- Ginès P, Quintero E, Arroyo V, et al: Компенсированный цирроз печени: естественная история и прогностические факторы. Гепатология 1987; 7: 122-128.
- Ginès P, Titó L, Arroyo V, et al: Рандомизированное исследование терапевтического парацентеза с внутривенным введением альбумина и без него при циррозе печени. Гастроэнтерология 1988; 94: 1493-1502.
- Мур К.П., Вонг Ф., Жинес П. и др.: Ведение асцита при циррозе печени: отчет о консенсусной конференции Международного клуба асцитов. Гепатология 2003; 38: 258-266.
- Runyon BA: Практическое руководство AASLD.Ведение взрослых пациентов с асцитом из-за цирроза: обновленная информация. Гепатология 2009; 49: 2087-2107.
- Runyon BA, Montano AA, Akriviadis EA, et al: Градиент сывороточного асцитного альбумина превосходит концепцию экссудата-транссудата в дифференциальной диагностике асцита. Ann Intern Med 1992; 117: 215-220.
- Саньял А.Дж., Геннинг С., Редди К.Р. и др.: Североамериканское исследование по лечению рефрактерного асцита. Гастроэнтерология 2003; 124: 634-641.
В начало
асцитов | Каролина дижестив
Что такое асцит?
Жидкость в наших телах — это хорошо… кроме тех случаев, когда она находится не в том месте. Асцит — это состояние, при котором жидкость скапливается в пространстве вокруг внутренних органов. Эта область называется полостью брюшины. Обычно полость, окружающая органы, действительно содержит небольшое количество жидкости и может незначительно колебаться у женщин в зависимости от их менструального цикла.Однако, когда здесь собирается слишком много жидкости, это признак чего-то более серьезного и приводит к медицинским осложнениям. Симптомы асцита включают вздутие живота, боль в животе, увеличение веса и одышку. Однако формально асцит является симптомом более серьезных заболеваний, вызывающих накопление жидкости. Асцит нельзя предотвратить, но вы можете снизить риск, устранив первопричину.
Что является причиной асцита?
Асцит может вызывать множество основных заболеваний.Наиболее распространенным является заболевание печени, а точнее цирроз печени. Печень — это большой орган, который играет центральную роль в процессе пищеварения, выделяя жидкость, называемую желчью, которая помогает расщеплять жир. Печень также служит фильтром, удаляя токсины и помогая регулировать холестерин, сахар и гормоны. Цирроз — это когда поврежденная ткань печени заменяется рубцовой тканью. Рубцовая ткань ограничивает функциональность печени и в конечном итоге может привести к печеночной недостаточности. Употребление алкоголя является основной причиной цирроза печени, но есть и другие причины заболевания печени, такие как вирусные гепатиты (B и C), а также неалкогольная жировая болезнь печени (НАЖБП).Какой бы ни была причина печеночной недостаточности, в результате печень больше не может производить достаточно белка для поддержания онкотического давления. Это давление, которое удерживает жидкость в системе кровообращения от утечки. Поэтому при снижении онкотического давления жидкость может вытекать, в том числе в брюшную полость.
Другие причины асцита также связаны с печенью. Асцит может быть вызван раком, который распространяется на печень. Или синдромом Бадда-Киари — заболеванием, при котором вены, дренирующие печень, блокируются.Оба эти фактора могут привести к скоплению жидкости в брюшной полости или к асциту.
Сердечная недостаточность — еще одна причина асцита. Когда сердце не может должным образом перекачивать кровь по сосудам, жидкость может вернуться обратно в органы тела, включая легкие. Когда это происходит, органы выходят из строя, и жидкость может просачиваться в брюшную полость. Асцит также может быть результатом проблем с почками. Нефротический синдром — это когда поврежденная почка выделяет белок в мочу, что аналогичным образом снижает онкотическое давление, вызывая накопление жидкости.
Еще один орган, который может быть вовлечен в асцит, — это поджелудочная железа. Поджелудочная железа — это железистый орган, который участвует как в пищеварительной системе, так и в эндокринной или гормональной системе. Воспаление поджелудочной железы (так называемый панкреатит), а также рак поджелудочной железы могут вызвать асцит. Развитие асцита часто является одним из первых заметных симптомов рака яичников. Рак яичников, а также доброкачественные опухоли яичников могут вызвать асцит.
Гипотиреоз и туберкулез также могут увеличить риск развития асцита.
Поскольку существует множество различных возможных первопричин асцита, очень важно проконсультироваться с врачом, который может помочь вам определить и лечить источник этого состояния.
Каковы симптомы асцита?
Небольшие количества жидкости в брюшной полости могут не вызывать дискомфорта или осложнений для здоровья. Однако по мере накопления жидкости такие симптомы, как вздутие живота, боль в животе, одышка, увеличение или уменьшение веса и утомляемость, усиливаются.Наряду с этими симптомами могут наблюдаться отеки в ногах и ступнях, заметно вздутие живота, чувство полноты или тяжести, несварение желудка, тошнота или рвота, а также потеря аппетита.
Симптомы асцита могут различаться в зависимости от основного заболевания, поэтому крайне важно, чтобы вы поговорили со своим врачом обо всех своих симптомах и получили точный диагноз. В то время как асцит, вызванный печеночной недостаточностью, обычно безболезнен, асцит, вызванный раком, сопровождается значительной болью в животе.
Симптомы асцита могут возникать внезапно или медленно развиваться с течением времени. Поскольку симптомы такие же, как и у многих других состояний и заболеваний, вам следует обсудить со своим врачом все свои симптомы. Симптомы могут быть связаны с преходящим заболеванием, но могут указывать на серьезные проблемы со здоровьем, требующие медицинской помощи. Нерешенный асцит может привести к другим осложнениям, включая тип почечной недостаточности, называемый гепаторенальным синдромом, плевральный выпот (также называемый водой в легких), грыжи и бактериальную инфекцию, называемую спонтанным бактериальным перитонитом (САП).
Как диагностируют и лечат асцит?
Лечение асцита зависит от первопричины. Врач оценит ваши симптомы и проведет физический осмотр брюшной полости, найдет отек и спросит о боли. Они также, вероятно, проведут анализы крови, чтобы найти индикаторы инфекции, воспаления или уровни белков. Визуализирующие тесты, подобные перечисленным ниже, могут обнаружить жидкость, а также показать состояние внутренних органов, а также могут быть полезны при диагностике.
- Ультразвук безболезнен и использует высокочастотные звуковые волны для захвата изображений и видео в реальном времени. Ультразвук может показать размер, структуру и движение органов, а также поток крови по кровеносным сосудам.
- Магнитно-резонансная томография (МРТ) использует магниты и радиоволны для создания изображений внутренней части вашего тела. МРТ позволяет создавать изображения в поперечном сечении, что позволяет врачу увидеть состояние мягких тканей и органов, не делая разрезов.
- Компьютерная топография (компьютерная томография) — это специальный рентгеновский снимок, который окружает ваше тело и создает несколько изображений. Затем врач может увидеть ваши органы, кровеносные сосуды и кости с разных точек зрения.
После того, как врач соберет необходимую информацию, можно будет поставить диагноз. Исходя из этого, можно составить план лечения, направленный как на первопричину, так и на асцит.
Диуретики — это препараты, которые обычно назначают при лечении асцита.Диуретики снижают давление в венах, окружающих печень. Они делают это за счет увеличения количества соли и воды, которые покидают ваше тело. Если асцит тяжелый, ваш врач может порекомендовать процедуру, называемую парацентезом. Парацентез включает введение длинной тонкой иглы через кожу живота в брюшную полость для удаления лишней жидкости.
Если асцит сильно выражен или не поддается лечению другими методами лечения, может потребоваться операция. Трубка, называемая шунтом, может быть имплантирована навсегда, чтобы перенаправить кровоток вокруг печени.Операция по пересадке печени может потребоваться, если асцит вызван терминальной стадией заболевания печени.
Можно ли предотвратить асцит?
Присутствие жидкости в брюшной полости вызвано другими основными проблемами со здоровьем, поэтому предотвратить это невозможно. Однако вы можете снизить риск асцита, приняв меры для предотвращения основных причин. Самый важный шаг, который вы можете сделать, — это защитить свою жизнь, потребляя меньше алкоголя. Вы также можете защитить себя и свою печень, защитившись от гепатита с помощью вакцинации, использования презервативов во время секса и никогда не делясь иглами с другими потребителями наркотиков.
Поддержание здорового питания, регулярные физические упражнения и полноценный сон — все это мощные инструменты в поддержании общего состояния здоровья. Кроме того, проконсультируйтесь со своим врачом о запланированных тестах и обследованиях, а также о регулярном контроле за лекарствами, которые вы принимаете на постоянной основе. В Carolina Digestive Health Associates есть врачи и ресурсы, которые помогут вам решить любые проблемы с желудочно-кишечным трактом, которые могут у вас возникнуть, включая симптомы асцита или его первопричину.Наши четырнадцать сертифицированных гастроэнтерологов готовы обслуживать вас в восьми местах и пяти центрах эндоскопии по всему столичному региону Шарлотт, а также во всех местных больницах. Запишитесь на прием сегодня.
асцитов. Информационная страница пациента с асцитом. Пациент
Асцит — чрезмерное скопление жидкости в брюшной полости. Чтобы жидкость могла быть обнаружена при клиническом обследовании, ее должно быть не менее 1500 мл (немного меньше у маленького, худого человека, но значительно больше у человека с ожирением).Ультразвук может обнаружить гораздо меньшие объемы (≤500 мл). Асцит, который не инфицирован и не связан с гепато-почечным синдромом, можно классифицировать следующим образом: [1]
- Степень 1 — это легкий асцит, который можно обнаружить только при ультразвуковом исследовании.
- 2 степень — умеренный асцит, вызывающий умеренное симметричное растяжение живота.
- Степень 3 — большой асцит, вызывающий заметное вздутие живота.
Рефрактерный асцит можно разделить на две группы:
- Устойчивый к диуретикам асцит невосприимчив к диетическому ограничению натрия и интенсивному лечению диуретиками в течение как минимум одной недели.
- Асцит, не поддающийся лечению диуретиками, невосприимчив к терапии из-за развития вызванных диуретиками осложнений, которые не позволяют использовать эффективную дозу диуретика.
Причины асцита
- Цирроз:
- Асцит — наиболее частое проявление у пациентов с циррозом печени и связано с пониженной выживаемостью. [2]
- Приблизительно 75% пациентов с асцитом имеют основной цирроз печени, и примерно у 50% пациентов с циррозом асцит разовьется в течение 10-летнего периода наблюдения. [1]
- Задержка жидкости (в первую очередь асцит, но также периферический отек и плевральный выпот) является наиболее частым осложнением терминальной стадии заболевания печени. Это значительно ухудшает качество жизни пациентов с циррозом печени и связано с плохим прогнозом — годовая и пятилетняя выживаемость 85% и 56% соответственно. [3]
- Остерегайтесь пациентов с очень длительным анамнезом стабильного цирроза печени, у которого затем развивается асцит — гепатоцеллюлярная карцинома должна быть исключена.
- Злокачественные новообразования составляют около 15%. Обычные причины:
- Злокачественные новообразования желудочно-кишечного тракта (рак желудка, толстой кишки, поджелудочной железы; первичный гепатоцеллюлярный рак и метастатический рак печени).
- Карцинома яичников: синдром Мейгса — редкое осложнение рака яичников, вызывающее асцит, непропорциональный размеру опухоли, и плевральный выпот, часто односторонний.
- Лимфома Ходжкина и неходжкинская лимфома.
- Метастатическая карцинома в брюшной полости.
- Сердечная недостаточность.
- Нефротический синдром.
- Белковая энтеропатия.
- Туберкулез.
- Панкреатит.
- Другие редкие причины, включая гипотиреоз.
- Ятрогенный — например, гиперстимуляция яичников вследствие процедуры ЭКО.
Презентация
- Вздутие живота.
- Увеличение веса в результате задержки воды.
- Дискомфорт: напряженный асцит очень неудобен, но до этой стадии наблюдается просто вздутие живота с очень легким дискомфортом. Асцит, связанный со злокачественными новообразованиями, часто бывает болезненным.
- Тошнота и подавление аппетита: напряженный асцит давит на желудок и кишечник.
- Усиливающаяся одышка: из-за ограниченного венозного возврата из нижних конечностей (давление на нижнюю полую вену) и нарушения расширения легких (давление на диафрагму).
- Могут быть и другие симптомы, связанные с причиной асцита.
- Учитывать факторы риска заболеваний печени:
- Употребление алкоголя.
- Желтуха в анамнезе.
- История хронического гепатита В или гепатита С (или факторов риска этих заболеваний).
- Ожирение, гиперхолестеринемия и сахарный диабет 2 типа являются причинами неалкогольного стеатогепатита, который может прогрессировать до цирроза. [4]
Обследование
Выполните полное обследование брюшной полости.
- Посмотрите на пациента, когда он лежит и стоит.Форма живота часто предполагает наличие жидкости. В положении лежа бока полны, а при стоянии жидкость скапливается в нижней части живота.
- Высокое внутрибрюшное давление может вытолкнуть пупочную грыжу или даже паховую грыжу.
- Возможны стигматы других болезней. Обратите внимание на признаки заболевания печени и цирроза, в том числе:
- Желтуха
- Мышечное истощение
- Гинекомастия
- Spider naevi
- Ладонная эритема
- В редких случаях обнаруживается твердый узелок в пупке (известный как узел сестры Марии Джозеф) и предполагает перитонеальный карциноматоз, происходящий из желудка, поджелудочной железы или печени.Левосторонний надключичный узел, или узел Вирхова, предполагает наличие злокачественных новообразований в верхней части брюшной полости.
- Движущаяся тупость используется для выявления асцита. Одно исследование показало, что отсутствие тупости бока является наиболее точным предиктором наличия асцита — вероятность асцита без тупости бока составляла менее 10%. [5]
- Постучите от уровня пупка и повторите движение в боковом направлении в одну сторону.
- Когда звук станет глухим, держите пальцы там, чтобы отметить место, и попросите пациента перейти на противоположную сторону.
- Подождите, пока жидкость не опустится, и снова сотрясайтесь. Если он сейчас резонансный, это положительный знак. Ударьте вниз, пока снова не станет тупым.
- Повторите с другой стороны.
- Ложные срабатывания случаются, вероятно, из-за реакции расширенных спиралей тонкой кишки на силу тяжести.
- Для получения результата необходимо наличие не менее 1500 мл жидкости.Ультразвуковое сканирование с большей уверенностью обнаружит гораздо меньше жидкости.
- Большой асцит можно обнаружить по «жидкой дрожи». Для этого теста требуется два экзаменатора. Один человек плотно кладет ладонь одной руки на центр живота, указывая пальцами в сторону паха. Второй человек кладет ладонь одной руки на один бок, а затем щелкает другим боком. При большом асците пальпируемый жидкий трепет можно почувствовать, положив ладонь на противоположный бок.
Мониторинг
Простую оценку развития асцита можно произвести с помощью:
- Последовательных измерений обхвата живота — убедитесь, что рулетка каждый раз помещается в одно и то же положение.
- Последовательное измерение веса — быстрые изменения указывают на набор или потерю жидкости, которые происходят намного быстрее, чем набор или потеря жира или безжировой массы тела.
Дифференциальный диагноз
Дифференциальный диагноз асцита проводится с другими причинами образования брюшной полости, особенно с большими кистами, хотя иногда простое ожирение может показаться асцитом.Существенная особенность — плавность хода и смещение в зависимости от положения.
Исследования
Причина асцита часто выясняется после адекватного анамнеза и обследования. Цели исследования асцита:
- Подтверждение наличия асцита.
- Поиск причины асцита.
- Оценка любых осложнений, связанных с асцитом.
Анализы крови
- FBC
- Тесты функции почек
- LFT
- Свертывание крови
- TFT
Если цирроз подтвердится, потребуются дополнительные тесты для выяснения причины — например, тесты на антитела к гепатиту B или С.
Визуальные исследования
- УЗИ брюшной полости является очень чувствительным способом оценки асцита и может также показать причинную патологию, такую как рак яичников или метастатическое заболевание печени.
- Рентгенография может показать плевральный выпот, признаки легочных метастазов или сердечную недостаточность.
- Если ультразвуковое исследование не выявило причину, можно использовать МРТ.
Инвазивные процедуры
См. Отдельную статью «Асцитное постукивание».
Менеджмент
[6]- Лечение любой основной причины.
- Диета с ограничением потребления соли до <90 ммоль / день (5,2 г соли / день) полезна, особенно при циррозе печени, но вряд ли будет эффективна при других этиологиях, таких как злокачественные новообразования.
Лекарства
Первая линия лечения асцита — это медикаментозное лечение (ограничение натрия и диуретическая терапия), которое эффективно у большинства пациентов с циррозом и нерефрактерным асцитом.
- Диуретики:
- Спиронолактон — лучший начальный выбор при циррозе: он увеличивает экскрецию натрия и реабсорбцию калия в дистальных канальцах.При необходимости 100 мг / день можно постепенно увеличивать до 400 мг. Уровни калия в сыворотке необходимо контролировать, поскольку гиперкалиемия часто ограничивает использование спиронолактона.
- Петлевые диуретики могут использоваться в качестве дополнения к спиронолактону, как правило, только при достижении максимальных доз последнего. [1] Начинайте осторожно, например, с фуросемида 40 мг / день, хотя можно использовать до 160 мг / день. Высокие дозы вызывают серьезное нарушение электролитного баланса, особенно гипонатриемию.
Терапевтический парацентез
- Пациентам с обширным или рефрактерным асцитом обычно полезен терапевтический парацентез. [1]
- Это должна быть стерильная процедура.
- Парацентез менее 5 литров неосложненного асцита должен сопровождаться расширением плазмы с помощью синтетического расширителя плазмы. [1]
- Парацентезы большего объема должны сопровождаться увеличением объема с использованием раствора человеческого альбумина.
Катумаксомаб
- Катумаксомаб представляет собой трифункциональное биспецифическое моноклональное антитело. [7]
- Исследования показали, что внутрибрюшинное введение катумаксомаба имеет явное клиническое преимущество для пациентов со злокачественным асцитом, вторичным по отношению к эпителиальному раку (особенно раку желудка), и, как правило, хорошо переносится с приемлемым профилем безопасности. [8]
Хирургический
Трансъюгулярный внутрипеченочный портосистемный шунт (TIPS) может использоваться у пациентов с рефрактерным асцитом, нуждающихся в частом парацентезе (> 3 в месяц). Это местная анестезия (с седацией), которая обычно заменяет хирургически созданные портокавальные шунты. Шунты блокируются примерно в четверти случаев. Эффективность TIPS была улучшена за счет включения покрытых стентов, которые улучшают долгосрочную проходимость шунта. [9] Результаты испытаний часто противоречат друг другу относительно того, обеспечивает ли такая процедура улучшенную выживаемость по сравнению с повторным терапевтическим парацентезом:
- В последнем Кокрановском обзоре по этому вопросу сделан вывод, что TIPS более эффективен при удалении асцита по сравнению с парацентезом; не было значительной разницы в смертности, желудочно-кишечном кровотечении, инфекциях и остром повреждении почек, но у пациентов с TIPS печеночная энцефалопатия развивается значительно чаще. [10]
- Три метаанализа не смогли продемонстрировать разницу в выживаемости между группами TIPS и парацентезом большого объема. [11]
Можно рассчитать оценку модели терминальной стадии заболевания печени (MELD), которая помогает определить, когда соотношение риска / пользы для TIPS является благоприятным. [12] Расчеты довольно сложны, и онлайн-калькулятор может вам помочь. [13]
Паллиативная помощь
[14]При злокачественном асците обычно используются парацентез, диуретики и шунтирование, но отсутствуют надежные доказательства их использования в этой паллиативной обстановке.
- Диуретики помогают примерно в 40% случаев.
- Парацентез дает хорошее, хотя и временное, облегчение симптомов. Это может быть осложнено гиповолемией и может потребоваться одновременное внутривенное вливание.
- Шунты могут контролировать злокачественный асцит, но они сопряжены с потенциальными рисками, и их следует использовать только там, где другие методы лечения неэффективны.
Осложнения
- Гипонатриемия, вызванная диуретиками. [1]
- Спонтанный бактериальный перитонит (САД) — см. Также отдельную статью об интраабдоминальном сепсисе и абсцессах:
- Это происходит у 10-30% пациентов с асцитом и имеет уровень смертности 20%.
- Это часто протекает бессимптомно, но у большинства из них наблюдаются некоторые симптомы, такие как лихорадка, легкая боль в животе, рвота или спутанность сознания.
- Подозрение на САД, когда пациенты поступают с печеночной энцефалопатией, почечной недостаточностью или периферическим лейкоцитозом без каких-либо очевидных провоцирующих факторов.
- Диагностический парацентез является обязательным для всех пациентов с циррозом печени и требует госпитализации для его обнаружения.
- Организмами обычно являются кишечная палочка, стрептококки и энтерококки.
- Эмпирические антибиотики следует начинать, если асцитическая жидкость содержит> 250 клеток / мм 3 .