мокрота с прожилками крови у беременных — 11 рекомендаций на Babyblog.ru
Чтобы зачать ребенка, женщина должна мерить температуру и больше спать.
В течение нескольких месяцев вы с супругом тщательно готовились к самому ответственному этапу в вашей жизни: сдавали анализы, лечили различные инфекции, соблюдали диету и расставались с вредными привычками. А главное — вы взвесили все “за и против” и морально созрели для того, чтобы стать родителями. Час “Х” наступил, сентябрь — идеальное время для зачатия: вы полны сил после отпуска, а ваш организм насыщен натуральными витаминами. Теперь осталось вычислить овуляцию, соблюдать наши рекомендации и ждать результата.
Самым точным “домашним” методом вычисления “нужных” дней считается симптомотермальный, который объединяет измерение базальной температуры (БТ) тела, ежедневную проверку состояния слизи и аккуратное ведение календаря менструального цикла.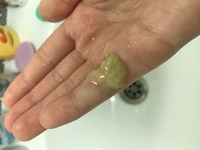 Для этого вам понадобится блокнот и обычный градусник. Вам нужно измерять базальную температуру тела (температуру в прямой кишке) каждый день сразу после пробуждения, не вставая с постели в течение 5 минут, аккуратно записывать цифры в блокнот и составлять график. Учитывайте, что любое недомогание: простуда, ангина, головная боль, прием лекарств и прочее, влияет на температурную кривую. Идеальный график БТ имеет двухфазный характер в виде ласточки: первая фаза опускается сверху вниз, вторая — поднимается снизу вверх.
Для этого вам понадобится блокнот и обычный градусник. Вам нужно измерять базальную температуру тела (температуру в прямой кишке) каждый день сразу после пробуждения, не вставая с постели в течение 5 минут, аккуратно записывать цифры в блокнот и составлять график. Учитывайте, что любое недомогание: простуда, ангина, головная боль, прием лекарств и прочее, влияет на температурную кривую. Идеальный график БТ имеет двухфазный характер в виде ласточки: первая фаза опускается сверху вниз, вторая — поднимается снизу вверх.
Параллельно с этим нужно проверять вагинальную слизь, структура которой меняется перед овуляцией. Для этого нужно потереть слизь между большим и указательным пальцами, а потом раздвинуть пальцы и проверить ее тягучесть, которая меняется в зависимости от дня цикла.
Если вам просто некогда ежедневно измерять температуру в прямой кишке, можете воспользоваться фолликулометрией. Для этого нужно несколько раз в течение цикла сходить на УЗИ, с помощью которого видны изменения, происходящие в яичниках и матке, виден рост фолликула в яичнике, выход яйцеклетки и образование желтого тела. Такой метод позволит вам наиболее эффективно и быстро “проследить” за предстоящей овуляцией.
Такой метод позволит вам наиболее эффективно и быстро “проследить” за предстоящей овуляцией.
Помимо этого можно использовать тесты на овуляцию, которые продаются в аптеке и имеют высокую степень точности. Они “работают” по такому же принципу, что и тесты на беременность. После контакта с мочой там тоже появляются две линии. Одна — контрольная — говорит о том, что тест работает, другая свидетельствует о нарастании уровня лютеинизирующего гормона и приближения овуляции. О выходе яйцеклетки свидетельствует появление двух линеек, окрашенных одинаково интенсивно.
Так выглядит нормальный график базальной температуры с 30-дневным циклом, который закончился беременностью (крупнее смотрите ЗДЕСЬ)
1—10-Й ДЕНЬ ЦИКЛА
Советы для нее. Стандартный менструальный цикл составляет 26—30 дней. Начинайте следить за БТ с первого дня месячных. Первый этап состоит из менструального кровотечения (3—6 дней) и периода созревания доминантного фолликула.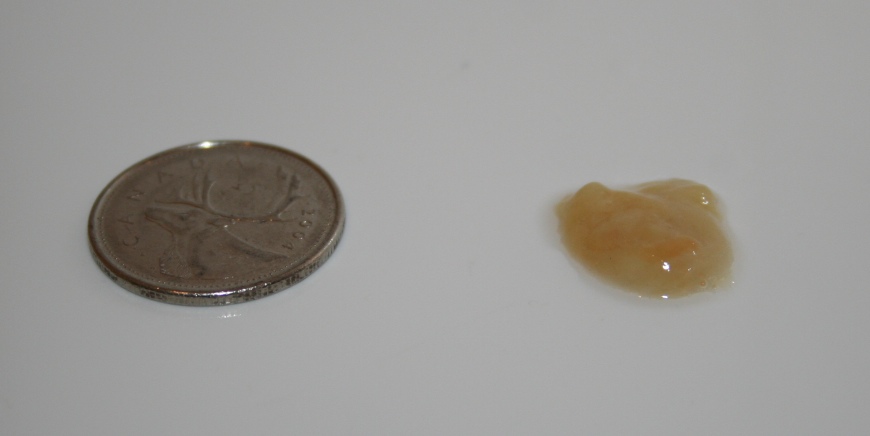 С 1-го дня цикла и до окончания менструации БТ постепенно снижается от 37,0 С до 36,2—36,5 С и примерно до середины цикла колеблется в пределах 36,3—36,6 С.
С 1-го дня цикла и до окончания менструации БТ постепенно снижается от 37,0 С до 36,2—36,5 С и примерно до середины цикла колеблется в пределах 36,3—36,6 С.
Если вы вычисляете овуляцию методом фолликулометрии, то на 5—7-й день вам нужно сходить на УЗИ. Толщина эндометрия в первой фазе колеблется от 4 до 10 мм. В одном из яичников должен созревать доминирующий фолликул, который растет в среднем на 1 мм в день. На 7 день его величина может достигать 9—10 мм.
Удостоверившись в том, что скоро будет овуляция, ваша основная задача — правильно питаться, полноценно отдыхать и никакого стресса! Продолжайте принимать фолиевую кислоту или витамины для будущих мам, которые вам назначил врач еще пару месяцев назад. Насыщайте свой рацион свежими фруктами и овощами, особенно теми, которые богаты фолиевой кислотой — это спаржа, помидоры, шпинат, брокколи, апельсины.
Женщина, готовящаяся стать матерью, должна спать не менее трети суток. А еще, по возможности, сократите свое пребывание возле компьютера или старайтесь делать небольшие разминки каждые 30 минут: сидячий образ жизни может привести к застою крови в малом тазу, а это вредно для развивающейся яйцеклетки.
Советы для него. Откажитесь от бани, солярия и солнечных ванн и тесного белья. Перегрев пагубно влияет на качество спермы, а тесное белье вызывает нарушения кровообращения в яичках — с теми же последствиями. Следите за эмоциональной атмосферой в доме, избегайте ссор и конфликтов: ваша несдержанность и вспыльчивость может свести все попытки зачать на нет, поскольку стресс вызывает сильный гормональный дисбаланс у вашей половинки — и овуляция может не произойти.
Повремените пока с активным сексом, вам нужно поберечь силы и количество спермы для зачатия: в этот период цикла периодичность половых актов должна быть не чаще 1—2 раз в неделю. Перед зачатием как следует следите за своей диетой и режимом дня. Помните, что сперма — это природный белковый концентрат. Вашему организму необходимо не менее 70 г белка в день. Для тех, кто активно занимается спортом, эта норма удваивается. Увеличить вашу “производительность” поможет микроэлемент цинк, которого много в устрицах, крабах, мидиях, бобах, шпинате, спарже. И не забывайте о черном хлебе, белом курином мясе, кашах: там содержится комплекс витаминов В, которые усиливают выработку тестостерона.
И не забывайте о черном хлебе, белом курином мясе, кашах: там содержится комплекс витаминов В, которые усиливают выработку тестостерона.
10—16-Й ДЕНЬ ЦИКЛА
Советы для нее. Именно в этот период происходит зарождение новой жизни. Многие женщины во время овуляции чувствуют боль внизу живота, иногда бывают набольшие кровяные прожилки в слизи — это все индивидуальные особенности организма, не требующие беспокойства. Доминантный фолликул достигает максимальных размеров (19—20мм), а ваша БТ в течение 3—4-х дней повышается до 37,1—37,3 С. После овуляции размеры фолликула уменьшаются, а через 2—3 дня на его месте в яичнике образуется желтое тело.
Созревшая яйцеклетка выходит из яичника приблизительно на 12—14 день менструального цикла и попадает в маточную трубу, где сохраняет жизнеспособность 24 часа. Влагалищная слизь становится тянущейся, прозрачной, напоминающей сырой белок куриного яйца, у вас возникает ощущение “мокроты”. Эта жидкость питает сперматозоиды, “отбирает” самые сильные и транспортирует их в маточные трубы к яйцеклетке.
Эта жидкость питает сперматозоиды, “отбирает” самые сильные и транспортирует их в маточные трубы к яйцеклетке.
Для полной уверенности, что овуляция произошла, воспользуйтесь тестом на овуляцию. В течение 4 часов до его использования воздержитесь от мочеиспускания и не пейте много жидкости (так вы уменьшите концентрацию гормона в моче). Если, к сожалению, в этом цикле овуляция не наступила, не расстраивайтесь: периодически даже у здоровых женщин бывают ановуляторные циклы (2—3 в год).
После занятий сексом в “опасные” дни старайтесь не вставать сразу с постели: положите под ягодицы подушку, приподнимите ноги вверх и сохраните это положение некоторое время — такая поза способствует глубокому проникновению сперматозоидов.
В этот период будьте осторожны с лаками, краскам, растворителям, бытовой химией и приемом лекарств — все это способно сорвать зачатие. Кроме того, оплодотворенная яйцеклетка в этот период начинает активно делиться, а это требует регулярного поступления питательных веществ в организм матери. Старайтесь питаться “дробно”, чтоб перерывы между приемами пищи не были слишком большими. Следите за своим рационом: в нем должно быть достаточно мяса, птицы и рыбы, молочных продуктов, овощей, фруктов, орехов и меда.
Старайтесь питаться “дробно”, чтоб перерывы между приемами пищи не были слишком большими. Следите за своим рационом: в нем должно быть достаточно мяса, птицы и рыбы, молочных продуктов, овощей, фруктов, орехов и меда.
Помимо сбалансированного питания, внимательно следите за своим состоянием здоровья: избегайте людных мест, где очень легко подхватить вирусную инфекцию (если выхода “в свет” не избежать — смажьте слизистую носа оксалиновой мазью). В случае внезапной болезни, сообщите врачу, что вы активно планируете ребенка и если ситуация действительно требует лечения, откажитесь от зачатия в этом цикле.
Советы для него. Так как женская половая клетка живет не долго, а ваша “армия” сохраняет свои активные свойства 3—4 дня — времени медлить нет! Активно приступайте к самому процессу зачатия. Для этого лучше вступать в половой акт через день в течение всего периода. Пробуйте наиболее подходящие позы для оплодотворения: “миссионерскую”, “боковую” или “коленно-локтевую”. Избегайте позиций, когда жена находится сверху. Постарайтесь обойтись во время “тет-а-тетов” без “горячительного” — алкоголь оказывает повреждающее действие и на женские, и на мужские половые клетки.
Избегайте позиций, когда жена находится сверху. Постарайтесь обойтись во время “тет-а-тетов” без “горячительного” — алкоголь оказывает повреждающее действие и на женские, и на мужские половые клетки.
16—30-Й ДЕНЬ ЦИКЛА
Советы для нее. В самом начале этого периода ответить на ваш вопрос “произошло зачатие или нет” — невозможно. Но если яйцеклетка оплодотворена, она уже активно делится и двигается по маточной трубе в полость матки. В этот период питание зародыша осуществляется за счет тех веществ, которые были накоплены в яйцеклетке. На протяжении этого периода БТ держится в пределах 37,0—37,4 С и только в случае неудачи за 2—3 дня до месячных снизится до 36,8—37,0 С. На 7—8 сутки после оплодотворения происходит имплантация (внедрение) эмбриона в стенку матки. Часто на графиках БТ этот момент виден в виде “имплантационного западения” — временного понижения БТ на 0,2—0,3 С и резкого скачка температуры после (это может быть небольшой подсказкой будущей маме).
После имплантации наружный слой зародыша начинает вырабатывать гормон беременности — хорионический гонадотропин (ХГЧ). Именно его и “видят” тест-полоски на беременность. Концентрация, при которой он становится виден, наступает примерно на 10—15-й день после оплодотворения. Косвенным свидетельством зачатия можно считать толщину эндометрия на УЗИ, который нарастает до 15 мм. В этот период попринимайте витамин Е (масляные капли), который способствует оптимальному развитию беременности, и продукты, которые его содержат (хлеб из муки грубого помола, отруби, каши, орехи, подсолнечное масло и проращенная пшеница).
Нужно снизить физическую активность: прекратить упражнения для мышц пресса, не кататься на велосипеде, роликах, коньках и спокойно ждать задержки. Если ваша температура в конце цикла по-прежнему держится на высоком уровне, ожидаемая менструация так и не наступила, по утрам беспокоит тошнота, а в течение дня — учащенное мочеиспускание, мы можем вас тихонечко поздравить с удачно выполненным планом и благополучным зачатием.
Советы для него. Сейчас вашей жене как никогда нужна ваша любовь и поддержка. В ее организме сейчас происходят колоссальные изменения и, конечно же, ее настроение меняется по 100 раз в день. Будьте ласковы и терпеливы, от этого зависит благополучие беременности вашей половинки.
ВРЕДНЫЕ СОВЕТЫ
1. “Увлажняйте” половой акт искусственными лубрикантами. Такие смазки могут снижать подвижность сперматозоидов.
2. Спринцуйтесь перед сексом раствором соды. Существует мнение, что сода продолжает продолжительность жизни сперматозоидов. Это так, однако при злоупотреблении ею возникает влагалищный дисбактериоз, в результате чего развиваются патогенные микроорганизмы, опасные для будущего малыша.
3. Принимайте травы, помогающие зачать, без консультации с врачом. Народная медицина рекомендует женщинам, планирующим малыша, пить отвар шалфея и боровой матки, но травы — это тоже сильнодействующие лекарства и принимать их нужно строго по показаниям: они могут спровоцировать сильное маточное кровотечение.
Кровь из горла при отхаркивании без кашля
Довольно часто в нашем организме вырабатывается мокрота, которую мы вынуждены отхаркивать. Но что, если человек отхаркивает не просто слизистое выделение, но и кровь? Кровохаркание может быть симптомом множества болезней, и некоторые из них тяжело назвать безобидными. Иногда кровь появляется с мокротой, иногда со слюной, в любом случае, заметив у себя кровь из горла при отхаркивании без кашля, необходимо срочно идти в больницу, ведь причиной такого явления может быть серьезная болезнь.
Как определить наличие крови при отхаркивании
Многие считают, что разглядеть кровь при отхаркивании — проще простого. Но на самом деле далеко не всегда при кровохаркании человек выплевывает кровь, у этого явления существует несколько форм.
Выглядеть это может как:- небольшая примесь в мокроте кровавых выделений;
- примесь не свежей крови, а уже загустившейся и сбившейся в комочки;
- красные или коричневатые прожилки крови в мокроте;
- полное окрашивание мокроты в коричневый или рыжеватый цвет.

Кровь можно заметить не только в мокроте, но и в слюне. Зачастую это говорит о серьезных проблемах со здоровьем, поэтому при первых же инцидентах следует обратиться за медицинской помощью.
Наличие крови в мокроте также не слишком хороший симптом, но разовый случай может быть проявлением безобидного заболевания, которое вскоре пройдет и без особо серьезного лечения. Однако при регулярном кровохаркании человек должен пройти медицинское обследование на наличие серьезных патологий, проявлением которых стало отхаркивание крови. Конечно, иногда такой симптом появляется из-за каких-либо врожденных патологий организма, но в большинстве случаев человек находится под влиянием заболевания, которое нужно как можно быстрее вылечить.
Причины отхаркивания крови из горла без кашля
Все причины, которые вызывают кровохаркание, можно разделить на несколько групп:
- неопасные для здоровья причины;
- врожденные заболевания;
- часто встречающиеся болезни, которые являются обычным явлением для современной медицины и, в принципе, легко излечимы;
- редкие заболевания, которые сложнее диагностировать и лечить.

Зачастую кровохаркание является следствием разрыва сосуда в бронхах или чрезмерной физической нагрузки. Такие причины не вызывают особых опасений, и достаточно просто подождать, и отдохнуть, чтобы все прошло. Также харканье кровью может вызываться приемом определенных медикаментов или нестабильным психологическим состоянием. Постоянные приступы кровохаркания могут сопутствовать и серьезным болезням. К ним причисляют множество патологий, но давайте перечислим самые распространенные заболевания.
- Опухоли в легких. При таком заболевании человек начинает кашлять, причем со временем кашель усиливается, а в мокроте замечаются прожилки крови насыщенного красного цвета. К сопутствующим симптомам относится резкое снижение веса, затрудненное дыхание, боль в грудной клетке и усиление потоотделения.
- Воспаление легких или бронхит. Такой воспалительный процесс становится следствием запущенной простуды. Если в мокроте появляется кровь, то можно говорить о том, что человек болен уже давно и воспаление начало принимать более серьезные формы.
 Также у больного замечается жар, кашель, проблемы с дыханием, плохое самочувствие и постоянное ощущение холода.
Также у больного замечается жар, кашель, проблемы с дыханием, плохое самочувствие и постоянное ощущение холода. - Бронхоэктатическая болезнь. При таком заболевании наблюдается расширение дыхательных путей, которое вызывает появление гноя, поэтому мокрота немного разбавляется гноем и кровью. Человек, болеющий бронхоэктазом, постоянно чувствует слабость, жар, страдает одышкой и кашлем.
- Гнойное воспаление легких. Больной отхаркивает мокроту, смешанную с кровью и гноем, причем запах у таких выделений имеет различимые гнилостные нотки. При этом человек испытывает боли в легких, слабость в теле и потерю аппетита.
- Инфекционное заболевание, вызванное грибками. Проникая в легкие, грибок стремительно захватывает все больше тканей, распространяя инфекцию на большую площадь. Мокрота при таком заболевании имеет кровавые прожилки.
- Болезни, вызванные паразитами. Атакуя организм, паразитарные болезни вызывают кровохаркание. Идет эта кровь из зараженных легочных тканей.
 Также наличие в легких паразитов проявляется в реакциях аллергического характера, жаре и затрудненном дыхании.
Также наличие в легких паразитов проявляется в реакциях аллергического характера, жаре и затрудненном дыхании. - Повреждения грудной клетки. Травмированные ребра или дыхательные пути нередко вызывают кровохаркание. Серьезным последствием такого повреждения считается накопление в плевральной полости большого количества воздуха. Такое явление называется пневмоторакс, а привести оно может даже к смерти. Чтобы вовремя заметить пневмоторакс, нужно обратить внимание на боль в области грудной клетки и проблемы в работе дыхательной системы.
- Сердечно-сосудистые заболевания. Кровохаркание вызывают не только проблемы с органами дыхания, но и патологии сердца и кровеносных сосудов. Именно из-за сердечно-сосудистых заболеваний умирает большинство людей. Главная опасность таких болезней кроется в их незаметности на начальных этапах развития, поэтому кровь из гортани говорит о запущенности болезни сердца или сосудов.
- Проведение некоторых медицинских процедур. Некоторые хирургические вмешательства предусматривают отхаркивание крови на протяжении определенного периода.
 После операции врачи предупреждают о таком последствии, и кровохаркание не должно вызывать опасений.
После операции врачи предупреждают о таком последствии, и кровохаркание не должно вызывать опасений. - Запущенный туберкулез. Столь заразная инфекция имеет множество симптомов, и достаточно развившаяся форма заболевания сопровождается кровохарканием.
Отхаркивание кровью имеет и другие причины появления, но перечисленные выше — наиболее распространенные.
Диагностика и лечение кровохаркания
Постоянное кровохаркание должно насторожить человека и подвигнуть его на медицинское исследование. Человеку, обратившемуся за помощью, могут назначить несколько исследований.
Чтобы выяснить причину постоянного кровохаркания, пациенты проходят:- рентгеновское исследование легких;
- компьютерное томографическое исследование;
- бактериологическое исследование мокроты.
Чаще всего для выяснения причины харканья кровавой мокротой хватает только проведения рентгеновского исследования. Такая процедура способна точно определить кровоточащее место и при этом не требует больших затрат.
В зависимости от результатов медицинского исследования, врач может по-разному отреагировать на такой симптом.
- При обнаружении изменений в легких, обследование продолжается до выяснения точных заболеваний или повреждений, вызвавших кровохаркание.
- Если кровь при отхаркивании обнаруживается только в течение нескольких дней, и рентген не нашел видимых причин для беспокойства, то кровохаркание считается временным безопасным явлением.
- В случаях, когда рентгеновское исследование не нашло никаких патологий, но при этом у обследуемого не исключается рак легких, то для полной уверенности необходимо провести биопсию. Если результаты биопсии покажут наличие рака, то врач назначает специальное лечение, которое подошло бы для конкретного случая.
Иногда истинные причины кровохаркания не обнаруживаются даже после долгих и детальных обследований. Если проведенные исследования не дают никаких результатов, то их повторяют в течение 10-ти дней.
Половина обследуемых с симптомом кровохаркания много курят.
Регулярное кровохаркание утром
Если человек постоянно отхаркивает кровь по утрам, то можно говорить о продолжительном сбое в работе организма. У такого явления может найтись несколько причин.
- Самой распространенной причиной утреннего кровохаркания являются болезни легких. Так, воспалительные процессы, опухоли или туберкулез вызывают появление крови в мокроте.
- В малых количествах густая кровь с гноем или слизью говорит о воспалении миндалин или о проблемах с носоглоткой.
- Иногда утреннюю кровь из горла вызывают сердечносо-судистые заболевания.
Замечая регулярное кровохаркание по утрам, не нужно списывать все на тяжелое пробуждение. Постоянная кровь из горла может быть симптомом серьезного заболевания, которое следует диагностировать как можно раньше.
Отхаркивание крови во время беременности
Беременность — это особенное состояние для каждой женщины, ведь появление ребенка — это значимое событие.
- Зачастую кровь в мокроте появляется из-за сильного кашля или носового кровотечения, а причиной этих явлений, в свою очередь, является вирус или воспаление бронхов. Вследствие таких заболеваний женщина может кашлять даже некоторое время после излечения, и длительный кашель травмирует сосуды слизистой. Чем дольше и надрывнее будет кашель, тем больше вероятность появления крови в мокроте.
- Еще одна причина крови из горла — лопнувшие сосуды слизистой. Такие повреждения опасны при беременности, потому что у ребенка может нарушиться свертываемость крови, а это несет за собой тяжелые последствия.
- Худшей причиной регулярного кровохаркания будут тяжелые заболевания дыхательной системы. Само собой, при беременности туберкулез или пневмония будут особо опасны.
Беременность возлагает на женщину ответственность за две жизни, а значит за здоровьем нужно следить вдвое тщательнее.
Пройдите бесплатный онлайн-тест на туберкулез
Лимит времени: 0
0 из 17 заданий окончено
Вопросы:
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- 9
- 10
- 11
- 12
- 13
- 14
- 15
- 16
- 17
Информация
Этот тест позволит вам определить вероятность того, есть ли у вас туберкулез.
Вы уже проходили тест ранее. Вы не можете запустить его снова.
Тест загружается…
Вы должны войти или зарегистрироваться для того, чтобы начать тест.
Вы должны закончить следующие тесты, чтобы начать этот:
Время вышло
Поздравляем! Вероятность того что вы более туберкулезом близиться к нулю.
Но не забывайте так же следить за своим организмом и регулярно проходить медицинские обследования и никакая болезнь вам не страшна!
Так же рекомендуем ознакомиться со статьей по выявлению туберкулеза на ранних стадиях.
Есть повод задуматься.
С точностью сказать, что вы болеете туберкулезом сказать нельзя, но такая вероятность есть, если это и не палочки коха, то с вашим здоровьем явно что то не так. Рекомендуем вам незамедлительно пройти медицинское обследование. Так же рекомендуем ознакомиться со статьей по выявлению туберкулеза на ранних стадиях.
Срочно обратитесь к специалисту!
Вероятность того что вы поражены палочками коха очень высока, но дистанционно поставить диагноз не возможно. Вам следуем немедленно обраться к квалифицированному специалисту и пройти медицинское обследование! Так же настоятельно рекомендуем ознакомиться со статьей по выявлению туберкулеза на ранних стадиях.

- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- 9
- 10
- 11
- 12
- 13
- 14
- 15
- 16
- 17
- С ответом
- С отметкой о просмотре
Кровь в мокроте при кашле
Кровохаркание
выражающееся появлением в выходящей при кашле слизи кровяных прожилок, свидетельствует о том, что свидетельствует о достаточно серьезных нарушениях, связанных с перфорацией некоторых анатомических структур. Поэтому кровь в мокроте при кашле – это толчок к обязательному посещению профильного специалиста. Проигнорировав данный сигнал, можно привести свое состояние здоровья к более разрушительным, порой необратимым последствиям.
Поэтому кровь в мокроте при кашле – это толчок к обязательному посещению профильного специалиста. Проигнорировав данный сигнал, можно привести свое состояние здоровья к более разрушительным, порой необратимым последствиям.
Причины появления крови в мокроте при кашле
Любые отклонения от нормы – сигнал для человека более внимательно присмотреться к своему организму. Кровь в мокроте при кашле, в медицинском ракурсе, — это выделение любого, даже минимального количества, как светлой артериальной, так и темной венозной крови. Уже цветовой оттенок крови дает подсказку квалифицированному доктору, в каком направлении искать очаг патологии. Причины появления крови в мокроте при кашле могут быть достаточно разноплановые:
- Спровоцировать выделение эритроцитов из легких или бронхов способно повреждение мелких кровеносных сосудов вследствие резкого повышения артериального давления, которое может случиться в момент напряжения при откашливании.

- Кровь в мокроте при кашле способна возникнуть и при бронхоэктатической болезни. Около 60 -70 % подобной симптоматики провоцируются именно этими заболеваниями.
- Темно — бордовый оттенок может свидетельствовать о туберкулезе. Достаточно продолжительное время у больного с данной патологией в анамнезе может наблюдаться отхождение небольших объемов пенистых мокрот, испещренных кровяными вкраплениями. Приступы усиливаются обычно в утреннее время. Сопутствующей симптоматикой обычно бывает повышенная работа потовых желез, общее понижение тонуса всего организма и ощущение озноба.
- Похожая картина при кашле получается и вследствие онкологического заболевания, поражающего органы дыхания. Достаточно длительное время данное заболевание никак себя не проявляет и его можно обнаружить только случайно при очередном профилактическом обследовании, или в связи с обследованием другой патологии. Со временем начинают появляться незначительные приступы кашля, которые со временем становятся все интенсивнее.
 В выделяющихся мокротах через время начинают появляться сгустки и прожилки крови. Состояние больного постепенно ухудшаться, особенно по утрам. Порой очень сложно бывает откашляться, что не придает аппетита и ведет к снижению веса пациента. В области грудной клетки возникает неприятное ощущение жжения.
В выделяющихся мокротах через время начинают появляться сгустки и прожилки крови. Состояние больного постепенно ухудшаться, особенно по утрам. Порой очень сложно бывает откашляться, что не придает аппетита и ведет к снижению веса пациента. В области грудной клетки возникает неприятное ощущение жжения. - Причиной появления крови в мокроте при кашле может быть острая форма пневмонии, а так же абсцессы в легочных тканях. Симптомами данных патологий могут быть коричневые мокроты (признак присутствия гнойного процесса) со свежими, ярко-алыми прожилками, а так же в грудной клетке ощущается «накашлянная» боль, высокие температурные показатели тела, общая слабость. Весь этот комплекс симптомов свидетельствует о наличии в легочной системе воспалительного процесса. В силу угнетения защитных сил организма больного, на фоне воспаления может начать развиваться другое, более тяжелое, осложнение — абсцесс легкого. На этой стадии заболевания полости легочных тканей, до этого принимающие участие в дыхательном процессе, начинают заполняться густой и вязкой мокротой, а так же гноем.
 В стадии абсцесса наблюдается резкий рост температурных показателей тела больного (цифры на градуснике могут доходить до 40 оС и выше). Боли в грудной клетке усиливаются. При приступах наблюдается выход гноя и коричнево – зеленоватых мокрот, отягощенных неприятным гнилостным запахом. Количество кровяных вкраплений увеличивается. В ночное время слизь и гной застаиваются в бронхах и легких, поэтому утром, после сна, больному необходимо хорошо откашляться, освободиться от застойных продуктов. Кашель очень сильный, «выворачивающий наизнанку», но после отхождения мокрот, наступает временное облегчение, могут снизиться и показатели на градуснике.
В стадии абсцесса наблюдается резкий рост температурных показателей тела больного (цифры на градуснике могут доходить до 40 оС и выше). Боли в грудной клетке усиливаются. При приступах наблюдается выход гноя и коричнево – зеленоватых мокрот, отягощенных неприятным гнилостным запахом. Количество кровяных вкраплений увеличивается. В ночное время слизь и гной застаиваются в бронхах и легких, поэтому утром, после сна, больному необходимо хорошо откашляться, освободиться от застойных продуктов. Кашель очень сильный, «выворачивающий наизнанку», но после отхождения мокрот, наступает временное облегчение, могут снизиться и показатели на градуснике. - Внезапно возникшая острая боль в области груди может свидетельствовать об открывшемся внутреннем легочном кровотечении. Проблемы с дыханием, кровь в мокроте при кашле, проявляющаяся большими объемами. При возникновении такой симптоматики необходима срочная госпитализация пострадавшего лица.
- Спровоцировать кровохаркание способен и бронхит.
 При острой или хронической форме течения заболевания, больной страдает на достаточно частые и интенсивные спазмирующие приступы, вызывающие болевую симптоматику, выход больших объемов вязкой слизи, иногда с прожилками крови. Преимущественно, усиление кашля наблюдается в утреннее время.
При острой или хронической форме течения заболевания, больной страдает на достаточно частые и интенсивные спазмирующие приступы, вызывающие болевую симптоматику, выход больших объемов вязкой слизи, иногда с прожилками крови. Преимущественно, усиление кашля наблюдается в утреннее время. - Незначительные кровяные выделения способны спровоцировать и некоторые ЛОР – заболевания: тонзиллиты, ларингиты, трахеиты.
- В процессе декомпенсации сердечно-сосудистых патологий у заболевшего лица зарождается и начинает прогрессировать легочная гипертензия. Больной сталкивается с проблемой нехватки воздуха в легких, появляется желание вздохнуть глубже, появляется отдышка, наблюдаются застойные явления в легких и кровь в мокроте при кашле.
- Спровоцировать кровотечение способно перекрытие просвета легочной артерии. Такое проявление может быть последствием оперативного вмешательства, а также данной патологии подвержены больные, страдающие на болезнь вен. Такая картина заболевания в медицинских кругах обозначается термином эмболия легочной артерии.
 Сопутствующей симптоматикой, кроме кровяных выделений, бывает отдышка и сильная острая боль за грудиной.
Сопутствующей симптоматикой, кроме кровяных выделений, бывает отдышка и сильная острая боль за грудиной. - Кровохарканье могут вызвать и другие заболевания, например, эхинококкоз легкого (гельминтоз из группы цестодозов, характеризующийся образованием в печени, легких или других органах и тканях паразитарных кист), геморрагическая пурпура (мелкопятнистые капиллярные кровоизлияния в кожу, под кожу или в слизистые оболочки).
- Спровоцировать подобную симптоматику могут и такие патологические нарушения как легочный васкулит (нарушениями дыхательной функции), а так же идиопатический гемосидероз легкого (повторное кровоизлияние в альвеолы с волнообразным рецидивирующим течением).
- Причиной появления крови в мокроте при кашле может быть травма или перелом ребер.
- Появление кровяных выделений может быть следствием и такой наследственной патологии, как респираторный муковисцидоз, обусловленный нарушениями в нормальном функционировании желез.
 Такой сбой провоцирует продолжительные и частые воспалительные и простудные заболевания.
Такой сбой провоцирует продолжительные и частые воспалительные и простудные заболевания. - Дифференцироваться кровь при рвоте способна и в случае язвенных проявлений, варикозного расширения вен или перфорации некоторых органов системы пищеварения: пищевода, двенадцатиперстной кишки, желудка. При одном из этих нарушений наблюдается обильное кровотечение со сгустками темно – бардового оттенка.
- Спровоцировать кровотечение может и попавший в дыхательные пути инородный предмет.
При появлении подобной симптоматики следуя, не откладывая в долгий ящик, обратиться на консультацию и за помощью к дипломированному специалисту, а в случае интенсивного кровотечения вызвать скорую помощь. Кровохарканья – это серьезно, и, часто, очень опасно для здоровья человека. Промедление в диагностике и терапии, в некоторых случаях, могут стоить больному даже жизни!
Диагностика крови в мокроте при кашле
Прежде чем приступить к комплексному обследованию, на основании жалоб пациента и визуального осмотра, необходимо определиться с локализацией очага кровотечения – это позволит сократить время постановки правильного диагноза, а, следовательно, позволит быстрее приступить к терапии. Потеря даже незначительного количества времени, в некоторых случаях, может стоить больному жизни. Но бывают случаи, когда определить место кровотечения очень сложно.
Потеря даже незначительного количества времени, в некоторых случаях, может стоить больному жизни. Но бывают случаи, когда определить место кровотечения очень сложно.
Диагностика крови в мокроте при кашле проходит с использованием следующих методик.
- Первое, что назначается – это лабораторные исследования выходящих мокрот. Данный анализ позволяет подтвердить или опровергнуть диагнозы, связанные с инфицированием организма патогенными микроорганизмами, например, туберкулезной палочкой или стафилококками. Показывает и наличие протекающего в организме внутреннего воспалительного процесса.
- Обязательны клинические исследования крови. По содержанию лейкоцитов в сыворотке и уровню скорости оседания эритроцитов (СОЭ), опытный специалист может судить о характере протекания процессов воспаления. Уже на этом этапе можно сузить диагностику до пневмонии, легочного абсцесса, а так же опытный пульмонолог может сказать, что это бронхит, находящийся в хронической или острой фазе.

- Чтобы диагностировать муковисцидоз (сбой хлорного обмена) проводится анализ выделений потовых желез. Данные изменения отражаются в химическом составе пота.
- Проводится и бронхоскопия, позволяющая обследовать просветы в бронховых протоках. Дается оценка состояния протоковых стенок, равномерности диаметра проходного сечения (исключение или подтверждение блокирования просвета). Данная методика позволяет диагностировать бронхоэктатические заболевания и рак легкого.
- Информативным методом обследования при подозрении на одно из заболеваний органов дыхательной системы является рентгенография (слабее – флюорография). С помощью рентгеновских лучей делается снимок, на котором, благодаря затемнениям, можно распознать пневмонию, наличие опухолевого новообразования, эмболии или абсцесса.
- В обязательном порядке кровь проверяется на свертываемость, для этого проводится коагулограмма.
- Одним из наиболее информативных на сегодняшний день методов является компьютерная томография.
 Это исследование дает возможность получить полную картину изменений, которые затронули интересующую доктора область. С помощью него диагностируется абсцесс, злокачественная опухоль, туберкулез, бронхоэктатическое заболевание.
Это исследование дает возможность получить полную картину изменений, которые затронули интересующую доктора область. С помощью него диагностируется абсцесс, злокачественная опухоль, туберкулез, бронхоэктатическое заболевание. - При подозрении на нарушения в работе сердца назначается похождение электрокардиограммы и проведение эхокардиографии (метода ультразвукового исследования, позволяющего получить картину функциональных и морфологических нарушений в сердечных мышцах, анатомической структуре и клапанном аппарате сердца).
- При подозрении на кровотечение, очаг которого локализуется в желудочно-кишечном тракте, обязательно назначается фиброэзофагогастродуоденоскопия (ФЭГДС).
- Не лишним будет сделать анализ крови на биохимию.
- Проба Манту.
Только получив полную картину состояния здоровья больного, определившись с локализацией очага кровотечения и провоцирующего его заболевания, можно говорить о полноценном лечении.
Предопределить заболевание возможно и по цветовой принадлежности выходящих мокрот. Но следует учитывать, что ее цвет может меняться и на фоне принятых в питание некоторых продуктов, например, красного вина, ягод черники, салата из свеклы или кофе.
- При пневмонии оттенок выделений обычно от желтоватого, до зеленовато – желтого.
- В случае с астмой, мокрота, имея высокую вязкость, отходит тяжело и имеет прозрачный вид.
- В случае прогрессирующего отека легких наблюдаются пенистые выделения с кровяными прожилками.
- Крупозную пневмонию можно диагностировать по выделениям ржавого оттенка.
- При бронхите и инфекционном гриппе выделения гнойные, зеленовато – желтого оттенка, часто с кровяными прожилками.
- При бронхоэктатической болезни и легочном абсцессе можно наблюдать мокроту с зеленоватым оттенком.
- Абсцесс легких дифференцируется мокротами коричневато – желтого цвета.
- Характерным признаком бронхогенной формы злокачественной опухоли легочной локализации являются выделения с кровяными волокнами.

- В случае инфаркте легких наблюдаются ярко — алые выделения.
- Если легкие поражены грибком, можно констатировать белую мокроту, выходящую при кашле хлопьями.
Лечение крови в мокроте при кашле
Прежде чем приступать к лечению, необходимо определиться с диагнозом. В противном случае неправильная терапия способна не только не помочь, а усугубить ситуацию, при этом драгоценное время буде утеряно безвозвратно. Лечение крови в мокроте при кашле обуславливается заболеванием, которое его вызывает, лечить симптоматику в этом случае не имеет смысла.
Если диагностирован туберкулез, то расписывается противотуберкулезная терапия. Преимущественно применяются комбинированные формы, включающие в себя несколько совместно работающих препаратов. Стартует лечебный процесс с назначения четырех различных препаратов первого эшелона. Это может быть изониазид, стрептомицин, пиразинамид, рифампицин или этамбутол.
Стрептомицин вводится в организм больного внутримышечно. Взрослым пациента в один прием назначается разовая доза от 0,5 до 1 г. В течение суток больной может получить не более 2 г препарата. Если организм пациента плохо переносить лекарственное средство, или масса его тела меньше 50 кг, или возраст больного более 60 лет, количество водимого лекарства в сутки составляет 0,75 г, разделенных на два приема.
Взрослым пациента в один прием назначается разовая доза от 0,5 до 1 г. В течение суток больной может получить не более 2 г препарата. Если организм пациента плохо переносить лекарственное средство, или масса его тела меньше 50 кг, или возраст больного более 60 лет, количество водимого лекарства в сутки составляет 0,75 г, разделенных на два приема.
Маленьким пациентам, возраст которых не достиг трех месяцев – суточное количество препарата рассчитывается как 10 мг на килограмм веса новорожденного. Малышам от трех до шести месяцев суточное количество лекарства рассчитывается как 15 мг на килограмм веса карапуза. Деткам от полугода до двух лет суточная доза составляет 20 мг на килограмм веса ребенка. Если ребенку не исполнилось еще 13 лет и для подростков, суточная доза составляет от 15 до 20 мг на килограмм веса маленького пациента, но она не должна превышать цифру в 0,5 г в сутки (детям до 13) и 1 г (подросткам).
При туберкулезе лекарственное средство вводится в организм больного один раз в сутки, при плохой переносимости разбивается на два приема. Продолжительность лекарственного курса от трех месяцев и далее. Длительность терапии устанавливает лечащий врач, ориентируясь на состояние здоровья пациента.
Продолжительность лекарственного курса от трех месяцев и далее. Длительность терапии устанавливает лечащий врач, ориентируясь на состояние здоровья пациента.
Противопоказан стрептомицин при индивидуальной непереносимости препарата и его составляющих, тяжелой форме хронической дисфункции почек, отягощенной уремией и азотемией, при поражении нервов черепно-мозговой локализации, а так же в случае беременности. С особой осторожностью следует назначать, если в анамнезе больного присутствует миастения, болезнь Паркинсона, склонность к кровотечениям, сердечная дисфункция, ботулизм, нарушение мозгового кровообращения и некоторые другие патологии.
Если терапия препаратов первого ряда неэффективна или у больного наблюдается высокая непереносимость лекарственных средств первого эшелона, тогда лечение корректируется отменой первых противотуберкулезных средств и назначением препаратов второго ряда. К ним относят рифабутин, этионамид, парааминосалициловая кислота, протионамид, офлоксацин, канамицин, циклосерин, тиоацетазон, капреомицин и ципрофлоксацин.
Действующее вещество этионамид (aethionamidum) назначается для ввода внутрь. Для взрослого пациента средняя суточная дозировка составляет от 500 до 1000 мг, разделенных на два — три приема, количество вводимого лекарства для маленьких пациентов рассчитывается как 20 или 40 мг на килограмм веса пациента, разбитых на два приема (вводится утром и перед сном).
Не рекомендуется этионамид к приему, если в анамнезе пациента присутствует тяжелая форма нарушений работы печени и в случае беременности.
Леченая терапия при пневмонии и бронхите не обходится без подключения антибиотиков. К первой линии лекарственных препаратов медики относят амоксициллин, цефтазидим, пенициллин, цефоперазон и цефепим.
Амоксициллин (Amoxycillinum) предназначен для ввода внутрь. Количественная составляющая подбирается сугубо индивидуально в зависимости от возбудителя, тяжести протекания патологии, состоятельности функционирования почек, возраста пациента и его массы тела.
Пациентам старше десяти лет и взрослым назначается по 0,5 г три раза в день, при тяжелой степени протекания заболевания дозу вводимого лекарства можно довести, при необходимости, до 1,0 г трижды в сутки. Деткам, которым еще не исполнилось двух лет, препарат назначается в форме суспензии из расчета 20 мг на килограмм массы тела малыша, разбитые на три ввода (это соответствует четверти чайной ложки). В возрасте от двух до пяти – 0,125 г (что равноценно половине чайной ложки), разнесенных на три приема. С пяти до десяти – 0,25 г (по одной чайной ложке), разбитых на три ввода.
Суспензия готовится самостоятельно, в сухой препарат вводят чистую предварительно закипевшую и остуженную до комнатной температуры воду в количестве 100 мл. Перед употреблением хорошенько взболтать.
Препарат противопоказан к использованию в случае инфекционного мононуклеоза, при повышенной непереносимости организмом больного составляющих компонентов амоксициллина, а так же в период беременности.
Если организм больного показывает высокую непереносимость лекарственных средств первой линии, возникла аллергическая реакция на препарат или данная терапия неэффективна, лечащий доктор меняет тактику, заменяя первые лекарства препаратами второй линии. К ним относят: тикарциллин, цефтриаксон, цефотаксим, ципрофлоксацин и пиперациллин.
Ципрофлоксацин (Ciprofloxacinum) необходимо принимать натощак. Для более легкого ввода стоит запить необходимым объемом жидкости. Больным, в анамнезе которого присутствует сбой в функционировании почек, доза рекомендованного препарата уменьшается вдвое.
Количество лекарства, необходимого для получения терапевтического эффекта, подбираются индивидуально каждому пациенту, опираясь на тяжесть заболевания, возраст пациента и его общее состояние здоровья, тип инвазивного микроорганизма, массу тела и почечную функцию.
Лекарственное средство в случае заболевания нижних отделов дыхательных путей средней тяжести вводится больному в размере по 0,25 г, разнесенных на два ввода. В случае тяжелого течения патологии дозировка может возрасти вдвое и соответствовать по 0,5 г, дважды на протяжении суток.
В случае тяжелого течения патологии дозировка может возрасти вдвое и соответствовать по 0,5 г, дважды на протяжении суток.
Длительность курса терапии контролируется лечащим доктором. После исчезновения дискомфортной, опасной симптоматики, для закрепления достигнутого результата, препарат необходимо принимать еще двое суток. Обычно лечебный курс составляет в среднем от семи до десяти суток.
К противопоказаниям ципрофлоксацина относят дефицит глюкозо-6-фосфатдегидрогеназы, вирусный кератит, индивидуальную непереносимость одного или нескольких составляющих препарата или возраст пациента до 18 лет.
Если лечащий врач диагностирует бронхоэктатическую болезнь или абсцесс легкого – в этом случае не обойтись без хирургического вмешательства. При раковой патологии проводится противораковая терапия, с использованием необходимых лекарственных средств, может быть показана и операция.
Существует и ряд других рекомендаций, которые желательно выполнять в тот период, когда человека беспокоит кашель.
- Необходимо обильное питье.
- Убрать вредные привычки, особенно это касается курения.
- Стабилизировать питание, удалив из рациона продукты – раздражители (например, острые специи).
- Продуктивный сон.
- Регулярное проветривание, влажная уборка жилого и рабочего помещения.
Параллельно со специфическими медикаментами в протокол лечения могут быть введены отхаркивающее препараты, лекарственные средства бронхолитического, обволакивающего, противовоспалительного действия.
В данной ситуации подойдут как лекарственные формы, производимые на базе растительного сырья, а так же синтетические и полусинтетические препараты.
Стоит лишь учитывать, что больным, в анамнезе которых имеется поражение центральной нервной системы, например, нельзя вводить термопсис или ипекакуан. Это может только усугубить ситуацию, спровоцировав приступы сильного кашля и рвоту. У маленьких пациентов данные препараты могут вызвать остановку дыхания, что приводит к асфиксии, аспирации.
Мукорегулирующие препараты способствуют лучшему выводу выделений, при этом многие из них, в паре с антибиотиками, дают возможность вторым легче проникать в секрет бронхиального дерева. Особенно активно на сегодняшний день используют такие лекарственные средства как карбоцистеин, амброксол, бромгексин или ацетилцистеин. Не следует их использовать в случае бронхиальной астмы у больного.
Карбоцистеин назначается для ввода в организм больного перорально. Стартовая дозировка для взрослого пациента – 0,375 г, что соответствует двум капсулам препарата или полторы столовые ложки лекарства в форме сиропа – это идентично трем чайным ложкам (0,25 г/ 5 мл). Лекарство принимается трижды на протяжении дня.
Малышам, которым еще нет пяти лет – по половине чайной ложки сиропа (дозировка 0,125 г/ 5 мг), вводимых в организм четыре раза в сутки. Деткам, возраст которых попадает в интервал от пяти до двенадцати – одна чайная ложка (0,25 г/ 5 мл) или одна столовая ложка сиропа (0,125 г/ 5 мг), принимаемых три раза на протяжении дня. Если ожидаемый эффект наблюдается, дозировку вводимого лекарственного средства желательно уменьшить вдвое.
Если ожидаемый эффект наблюдается, дозировку вводимого лекарственного средства желательно уменьшить вдвое.
Противопоказанием к назначению карбоцистеина может служить индивидуальная непереносимость организма больного к составляющим препарата, а так же при активной пептической язве в его анамнезе, в случае острой фазы таких заболеваний как цистит и гломерулонефрит.
Отхаркивающие лекарства назначаются, чтобы уменьшить вязкость мокрот, ее объемы при этом увеличиваются, выводить ее становится легче. К таковым препаратам относят аммония хлорид, гидрокарбонат натрия, калия йодид и натрия йодид.
Гидрокарбонат натрия назначается лечащим врачом внутрь. Дозировка лекарственного средства соответствует цифрам от 0,5 до 1,5 г. Количество принимаемого лекарственного средства зависит от уровня рН кислотности желудочного сока.
Как отхаркивающее средство гидрокарбонат натрия применяют и для промывания носовых ходов, в роли раствора для полосканий ротовой полости и глотки. Эффективен он и в роли средства для ингаляций (применяются растворы концентрацией от 0,5 до 2%) Противопоказаний к использованию данное химическое соединение практически не имеет, единым ограничением к использованию может служить отравление сильными кислотами. В этом случае гидрокарбонат натрия нельзя принимать внутрь.
Эффективен он и в роли средства для ингаляций (применяются растворы концентрацией от 0,5 до 2%) Противопоказаний к использованию данное химическое соединение практически не имеет, единым ограничением к использованию может служить отравление сильными кислотами. В этом случае гидрокарбонат натрия нельзя принимать внутрь.
Муколитические препараты стабилизируют процесс утилизации секрета бронхов, делая эффективнее его выход. Преимущественно применяется в детской терапии. Например, лекарственное средство АЦЦ. Терапия заболеваний, таких как трахеиты, бронхиты, пневмония.
В случае крови в мокроте при кашле не следует особо рассчитывать на методы народной медицины. Не лишним будет лишь прием природных иммуностимуляторов. Они выступят поддержкой организма в «борьбе» с заболеванием и не позволят развиться вторичной инфекции, что может только усугубить и так непростую ситуацию.
Профилактика крови в мокроте при кашле
Как гласит пословица, «от тюрьмы и от сумы не зарекайся». Точно так же абсолютно застраховать себя от рассматриваемой патологии не получится, но принять меры к уменьшению вероятность возникновения заболевания, симптомом которого является кровь в мокроте при кашле вполне реально. Профилактика крови в мокроте при кашле включает в себя методы, позволяющие держать планку иммунной защиты собственного организма на высоком уровне.
Точно так же абсолютно застраховать себя от рассматриваемой патологии не получится, но принять меры к уменьшению вероятность возникновения заболевания, симптомом которого является кровь в мокроте при кашле вполне реально. Профилактика крови в мокроте при кашле включает в себя методы, позволяющие держать планку иммунной защиты собственного организма на высоком уровне.
- Следует убрать из своей жизни вредные привычки, особенно это касается никотина.
- Избегать контакта с летучими химическими веществами, отличающимися повышенной токсичностью. Если сделать этого не удается, пользоваться специальным защитным костюмом и маской.
- Минимизировать воздействие жесткого рентгеновского и ультрафиолетового излучения.
- Необходимы частые, не реже четырех – шести раз в сутки проветривания жилых и рабочих помещений.
- Можно хотя бы раз в день кварцевать помещение.
- Полезны и прогулки на свежем воздухе.
- Сбалансированное питание, в рацион должны входить продукты, богатые витаминами и микроэлементами.
 Больше потреблять овощей и фруктов.
Больше потреблять овощей и фруктов. - Не лишним будет практиковать закаливающие процедуры.
- Придерживаться правил личной гигиены.
- Умеренные физические нагрузки.
- Эмоциональная стабильность. Побольше позитивных эмоций. Жизнерадостный настрой.
Прогноз появления крови в мокроте при кашле
Достаточно тяжело дать однозначный прогноз крови в мокроте при кашле. Слишком уж разноплановые заболевания способны вызвать подобную симптоматику. И если, например, говорить о нарушении целостности мелких сосудов вследствие высокого давления, то будет достаточным следить за его параметрами и симптоматика уйдет сама собой, то же можно сказать о пневмонии или бронхите. Своевременная диагностика и адекватное комплексное лечение, и прогноз крови в мокроте при кашле достаточно благоприятный.
Гораздо сложнее обстоит дело, если причиной крови в мокроте при кашле является рак легких или патология, по тяжести сравнивая с онкологией. Но и в этом случае опускать руки не стоит. Чем раньше поставлен диагноз и приняты необходимые терапевтические меры, тем вероятность благоприятного исхода лечения выше.
Кашель – один из многочисленных симптомов, которыми наш организм подает сигнал о поражающих его патологических изменениях. Кровь в мокроте при кашле – более серьезный звоночек. Но подводя итоги вышесказанному, следует сделать вывод, что если у Вас, или у кого — то из Ваших близких, наблюдается данная симптоматика, ни в коем случае не занимайтесь самолечением – это может быть просто опасно для жизни. По этим же причинам не назначается комплексная терапия и до установления патологии, которая явилась причиной кровохарканья. Только установив правильный диагноз можно защитить организм больного от осложнений и расписать действительно эффективную терапию. Будьте более внимательны к себе, своему здоровью и здоровью Ваших близких! Ведь ранняя диагностика – это залог быстрого выздоровления с минимальными последствиями!
Все новости Предыдущая Следующая
1-ый (первый) скрининг при беременности
Скрининг первого триместра предполагает две диагностические процедуры: УЗИ и биохимический анализ крови. Эти исследования призваны определить риск развития патологических изменений плода.
УЗИ скрининг первого триместра
Во время осмотра врач проверяет степень развития ручек и ножек младенца, состояние позвоночника и головного мозга. Исследование позволяет на ранней стадии выявить ряд серьёзных нарушений развития. В частности, анэнцефалию.
Однако основным показателем, проверяемым в ходе УЗИ скрининга первого триместра, является толщина воротникового пространства (ТВП). Расположено ТВП в области шеи. От объема скапливающейся здесь жидкости зависит степень риска развития патологий.
Сроки первого скрининга обычно приходятся на период от 11 до 14 недели беременности. Самым оптимальным сроком специалисты считают промежуток с 12 по 13 неделю.
Биохимический анализ крови на первом триместре
В ходе исследования кровь будущей матери проверяется по двум основным показателям: β-ХГЧ и РАРР-А.
Гормон β-ХГЧ вырабатывается оболочкой зародыша. Повышение концентрации этого вещества в крови может свидетельствовать о наличии следующих факторов риска:
- синдром Дауна;
- многоплодная беременность;
- токсикоз;
- сахарный диабет у будущей матери.
Пониженный уровень β-ХГЧ может сигнализировать о:
- внематочной беременности;
- развитии синдрома Эдвардса;
- наличии плацентарной недостаточности;
- высоком риске выкидыша.
РАРР-А («pregnancy associated plasma protein» или связанный с беременностью плазменный протеин А) – белок, отвечающий за иммунитет организма беременной женщины и обеспечивающий работу плаценты.
Повышение или понижение уровня этого белка в крови может говорить о:
- хромосомных аномалиях плода;
- угрозе выкидыша;
- вероятном развитии синдромов Корнели де Ланге, Дауна, Эдвардса.
Сделать скрининг и получить расшифровку его результатов вы можете в «СМ-Клиника» Санкт-Петербург.
Наши клиники в Санкт-Петербурге
Малая Балканская, д. 23 (м. Купчино)
Часы работы:
Ежедневно
с 9.00 до 22.00
Дунайский проспект, д. 47 (м. Дунайская)
Часы работы:
Ежедневно
с 9.00 до 22.00
Проспект Ударников, д. 19 корп. 1 (м. Ладожская)
Часы работы:
Ежедневно
с 9.00 до 22.00
Выборгское ш., д. 17 корп. 1 (м. Пр-т Просвещения)
Часы работы:
Ежедневно
с 9.00 до 22.00
Маршала Захарова, д. 20 (м. Ленинский пр-т)
Часы работы:
Ежедневно
с 9.00 до 22.00
«Думал, что помру». Рассказы переболевших COVID-19
«НИКОГДА НЕ ВИДЕЛ, ЧТОБЫ БЫЛО СТОЛЬКО ТЯЖЕЛОБОЛЬНЫХ»
Куаныш Есназаров, хирург, 44 года:
— Я работаю в городской больнице № 7 города Алматы, с марта — в приемном покое, поскольку наше хозрасчетное отделение закрыли. Пациентами с коронавирусом я не занимался, но в приемный покой поступают разные люди — неясно, болеют они или нет. Были случаи, мы госпитализировали, а пациенты оказывались с коронавирусом. Я принимал больного после травмы, у него выявили коронавирусную инфекцию.
Заболел в начале июля. Заразился на работе. А где еще? В гости мы не ходили, родственников не видели несколько месяцев, общаемся с ними только по телефону.
Первые признаки — дискомфорт, слабость, озноб. Через несколько дней пропали вкус и запах. Понял, что «попал». Сначала пошел в поликлинику и зашел к врачу после трех часов ожидания, он сказал: «У вас ничего нет, всё хорошо». «Сделайте хотя бы рентген, температура — 38, я не чувствую ни запахов, ни вкуса», — просил я. Он ответил: «У вас бронхит, идите домой». Даже больничный лист не открыли. После нескольких дней лечения на дому кашель усилился, была мокрота с кровью. Сделал КТ-снимок (компьютерная томография. — Ред.). Двусторонняя пневмония, поражение 40 процентов легких. Меня госпитализировали. ПЦР-тест сдал в больнице, пришел положительный результат. У меня диабет и инсулиновая зависимость, это осложняет состояние. Почти две недели находился в больнице. Была одышка, упала сатурация (содержание кислорода в крови. — Ред.). Неделю был на кислороде, по два часа в день.
Знаете, у нас люди до сих пор не верят в существование вируса, думают, что это какой-то заговор, ходят без масок, собираются. Не задумываются, пока сами не столкнутся. Я 20 лет работаю в медицине, но никогда не видел такой повальной заболеваемости, никогда не видел, чтобы было столько тяжелобольных. Больные гибнут.
Мы стараемся никуда не ходить с начала карантина в марте. Выходил только я — на работу и за продуктами. Жена и четверо детей были дома. Но члены моей семьи переболели в одно время со мной, но все перенесли легко.
Коронавирус: истории переболевших и потерявших родственников
«НЕЛЬЗЯ СДАВАТЬСЯ»
Роза (имя изменено по ее просьбе), жительница Актобе, 56 лет:
— 15 июня меня в очень тяжелом состоянии доставили в Актюбинскую областную инфекционную больницу на машине скорой помощи. Сразу положили в реанимационное отделение, подкючили к аппарату ИВЛ, под которым пролежала семь дней. Затем меня перевели в палату, где я каждый день дышала через аппарат с кислородом.
Скончалась невестка мужа, и я ходила на ее похороны. Через несколько дней у меня начался сухой кашель, появилась одышка. Позвонила знакомому врачу, он сказал срочно сделать рентген-снимок. Я работаю в медицинском центре, мы каждые три месяца проходим рентген. Поэтому я была уверена, что мои легкие чистые. Но рентген показал двустороннюю пневмонию.
Большое спасибо сотрудникам Актюбинской областной инфекционной больницы. Они спасли меня от смерти. Я не могла ни есть, ни ходить в туалет. Санитары отделения реанимации ухаживали как за родной, кормили через трубочку. Врачи не оставляли нас ни днем, ни ночью. Некоторые пациенты умирали.
Я так поняла, что надо приложить все усилия для предотвращения заражения. Но если заболел, то нельзя сдаваться психологически. Я сама себя успокаивала и говорила: «Всё будет хорошо, дома тебя ждет семья». Думаю, нужно мыслить здраво, думать о хорошем и только так можно победить болезнь.
После этого опыта я пересмотрела свои жизненные ценности и поняла важность семьи и здоровья. Спешила увидеться с сыном и мужем. Теперь мы никуда не выходим без маски, не ходим в людные места. Я тренируюсь каждый день, начала бегать в 5 часов утра, пока на улицах никого нет.
«НЕ ПРИСЛУШАЛИСЬ К СОВЕТУ ИМАМА НЕ ХОДИТЬ НА ПОХОРОНЫ»
Марат Койбагаров, житель села Тартогай Шиелийского района Кызылординской области, 49 лет:
— Я только что выписался из провизорного центра Шиелийского района. У меня была двусторонняя пневмония. Только что встретился с семьей. Прошел рентген, снимок показал, что легкие чистые.
2 июля я похоронил свою 83-летнюю мать, которая была прикована к постели в течение нескольких лет. Много людей пришло, они не прислушались к совету имама не ходить на похороны. Было много соболезнований до семидневных поминок. Некоторые из приходивших говорили: «Совестно не прийти, она скончалась в таком возрасте, пришел, хоть и болею». Три дня спустя у меня начались боли в груди, появились жар и одышка. Не хватало воздуха, еле добрался до больницы.
Ситуация в сельской местности сложная. Многие умирают. Болеют дети, родственники. У всех высокая температура, кашель. Все они по совету невестки, работающей врачом, лечатся дома.
Кажется, люди не извлекут урок, пока сами лично с этим не столкнутся. В эти дни в нашем селе люди продолжают собираться на небольшие свадьбы и поминки. Считаю, что необходимо строго контролировать, пусть даже полиция охраняет дом, где проходят похороны. Как еще объяснить людям?
Молодой человек у здания больницы в Алматы. Июль 2020 года.«ГЛАВНОЕ — НЕ ВПАДАТЬ В УНЫНИЕ»
Айгерим Аскарбаева, жительница Алматы:
— В конце мая, когда вирус начал активно распространяться, я заболела пневмонией. В то время, по-моему, не было ни методики лечения, ни определенных лекарств. Поэтому по указанию врачей мне пришлось принимать тяжелые препараты с побочными эффектами. Через десять дней после выписки я проболела еще три дня.
После лечения поняла, что все должны быть психологически готовы к этому заболеванию. Теперь любой может заболеть. Вы даже не сразу поймете, когда заболеете, и не узнаете, откуда эта болезнь пришла. В таких случаях лучше начать лечение незамедлительно. Главное — не впадать в уныние, как и при любой другой болезни.
Врачи предупредили, что мне потребуется еще пять-шесть месяцев ухода. Сказали не пить холодную воду, не выходить в прохладную погоду на улицу, пить витамины для повышения иммунитета, хорошо питаться. Теперь я тренируюсь несколько раз по 10 минут.
«Я ЛЕЖАЛА, ПЕРИОДИЧЕСКИ «ОТКЛЮЧАЛАСЬ»»
Елена Вогонова, жительница Алматы:
— Где и как заразилась — не знаю. 25 июня у меня поднялась температура, почувствовала сильную слабость, началась диарея, постоянно клонило в сон, кашляла. Вызвала врача из поликлиники, спросила: «Это коронавирус?» Он ответил, что «нет». Это было на той неделе, когда тестов в поликлинике не было. Пять дней спустя, когда температура спала, подумала, что это было обычное ОРВИ. Потом пропали запахи, усилился кашель.
У меня двое детей, воспитываю их одна, поэтому мне нужно было закрыть больничный и идти на работу. Пошла в поликлинику, а когда выходила оттуда, мне стало плохо. Вызвали скорую, меня увезли в 7-ю больницу.
По состоянию здоровья я часто бываю в больницах. Нас, неходячих, которые на каталках, обычно не так много. Но в этот раз на каталках было много — не все ковидные, были беременные, были дедушки и бабушки. То есть больница была реально перегружена и пациентов было очень много. Взяли ПЦР-тест. На следующий день, 8-го [июля], пришли и сказали, что у меня COVID. Первые эмоции — шок и испуг. Но я не могла даже сильно проявить эмоции, была не в состоянии, даже сидеть не могла. Несмотря на это, мне 9-го сказали, что будут выписывать. Я сказала, что у меня инвалидность и я в группе риска. Потом меня перевели в модульный стационар. В первые дни я была в неплохом состоянии, потом начала ослабевать, сатурация упала до 75, и меня подключили к кислороду.
В стационаре был медбрат по имени Бахадур, очень ему благодарна. Когда у меня была слабость, он меня в туалет носил, когда упал сахар, он дал глюкозу, побежал, принес малину, ежемалину и творог. Есть люди, которые хотят помочь, — это радует.
Мне нужен был препарат «Фраксипарин». В первый день нашли каким-то чудом шесть уколов, мне хватило на три дня. Потом препарата не было. Я лежала, периодически «отключалась». Когда была в сознании, переписывалась с какими-то перекупщиками. Они писали «перешлите деньги, я вам через такси передам». Они просили за пачку 60 тысяч тенге, тогда, как обычно, он стоил около 15 тысяч. Потом кто-то написал, что купил препарат в одной аптеке, я позвонила, мне отложили. Друзья купили за 30 тысяч, привезли и денег с меня не взяли. Это было трогательно.
Меня выписали, но у меня всё еще есть слабость. Я не могу нормально жить. Мне сказали, что восстановление будет длиться месяцы. У меня нет родственников в Алматы, мне помогали друзья, знакомые и социальные сети. Кто-то просто писал слова поддержки. Меня это спасло. Если бы я осталась дома, меня бы уже не было.
«КАЖДЫЙ САМ НЕСЕТ ОТВЕТСТВЕННОСТЬ ЗА СВОЮ ЖИЗНЬ»
Шах Мелис, врач, 25 лет:
— В апреле эпидемиологи выявляли инфицированных, и мы изолировали подъезды. Я трижды ездил на такие вызовы. В это время я и заразился. Моя жена была беременна, подошло время для скрининга. Гинеколог направил ее на COVID-тест. У нее выявили вирус. Коронавирус также обнаружили у наших двух родственников, которые жили с нами. Когда появилась первая информация об эпидемии, я начал читать и изучать зарубежные публикации.
Поэтому я не боялся заразиться. Тем не менее, после того как моя жена первой прошла тест и у нее подтвердился вирус, я был очень напуган. Потому что не знаешь, как даже обычный грипп может повлиять на ребенка, а это совершенно неизвестный вирус. Мою жену доставили в больницу для беременных в Калкамане, а меня отвезли в военный госпиталь в нижней части Алматы. У меня поднялась температура до 39,6, ломило всё тело, обострилась ангина, напомнили о себе хронический гайморит и фарингит.
В больнице старался не лежать, много двигался, ходил туда-сюда. Рентген показал, что мои легкие чистые, но у меня было затруднено дыхание. Раньше я пять лет проработал медбратом в отделении интенсивной терапии. Там мы заставляли послеоперационных больных надувать воздушные шары, чтобы у них раскрывались легкие. Я использовал этот метод и для себя. В больнице нет воздушных шаров, их никто не мог принести, поэтому я приклеил скотчем шприц к обычным медицинским перчаткам и надувал их.
Принимал противовирусные препараты и витамины. В общей сложности провел в больнице 28 дней, а затем не выходил из дома еще 14 дней. После выздоровления у меня было желание помочь другим больным. Я обратился в четыре провизорных центра. Хотел быть на передовой борьбы с вирусом, но меня не приняли. Сейчас я участковый врач в поликлинике. Работы много. Раньше было по одному-два вызова в день, а теперь по десять. Мы работаем как скорая помощь. Много людей, обращаются за консультацией и днем и ночью. На одном участке зарегистрировано 1 700 человек, в нашей поликлинике около 20 таких участков. Теперь у нас есть мобильные группы, они ходят к людям с симптомами COVID.
На мой взгляд, эта эпидемия показала, что каждый несет ответственность за свою жизнь. Главное — не паниковать. Необходимо максимально соблюдать меры предосторожности, при первых признаках болезни лучше сразу обращаться к врачам, чтобы не упустить время. Конечно, сейчас не хватает врачей, в больницах нет мест. Тем не менее необходимо постоянно находиться на связи с участковым врачом.
Пункт тестирования на COVID-19 в Алматы. 13 июля 2020 года.«В БОЛЬНИЦУ ДОСТАВИЛИ ПОСЛЕ ШУМА И КРИКА»
Айнур Абильбек, жительница Алматы:
— 14 дней назад меня выписали из больницы. Я болела около десяти дней. Мне было трудно дышать, и я прошла кислородную терапию. Сначала заболел мой брат, потом мама и тетя. Я бегала ко всем, в итоге сама угодила в больницу. Скорая помощь не хотела меня забирать, несмотря на температуру 39,6. Мы начали искать знакомых, и меня после шума и криков с трудом положили в больницу. ПЦР-тест сдала в больнице, он подтвердил наличие вируса. Благодаря противовирусным препаратам и антибиотикам я пришла в себя на шестые сутки.
Я не знаю точно, от кого и как я заразилась. Мы все были на карантине. Но мой брат искал работу. Как скажешь, чтобы он не выходил на работу? У нас есть родители, есть мы. Кроме того, к нам приезжали родственники. Невозможно быть полностью изолированным и не выходить из дома. Мы ходили в магазин, в аптеку, на работу. Там каждый второй ходит без маски, не соблюдает дистанцию. У нас заболевшие не идут в больницу, пока не упадут.
Всё, чего я хочу сейчас, — чтобы выздоровел отец. Я бегала целый день, чтобы положить отца в больницу. Мы искали знакомых и еле госпитализировали его. У отца тоже COVID…
«ДВА УРОКА»
Джохар Утебеков, адвокат:
— Я заболел 9 мая. Первые симптомы: боль в горле, насморк, кашель и недомогание. На третий день температура подскочила до 40 градусов. Ночью была страшная лихорадка, озноб, бред и галлюцинации. Думал, что помру. Ломило кости. Через четыре дня заметил, что у меня на 90 процентов пропало обоняние. Это специфический признак COVID-19. Горло стало болеть всё сильнее. Почти через неделю пришел положительный тест на COVID.
Ума не приложу, где мог заразиться. Мы переболели всей семьей. С начала карантина мы соблюдали все меры предосторожности. Жена и двое сыновей перенесли болезнь в легкой форме, я в среднетяжелой.
Я извлек два урока. Прежде всего надо следить за своим здоровьем, не запускать хронические заболевания, лечить их системно. У меня нормальное здоровье, но был хронический тонзиллит, из-за этого у меня была сильная боль в горле. Ровесники с диабетом и заболеваниями почек тяжело перенесли. Хронические заболевания нельзя запускать. Второе — нужно вести здоровый образ жизни. Сейчас я взял в привычку каждое утро делать растяжку. Это реабилитация и общее укрепление здоровья.
Как бы странно это ни звучало, но благодаря всему этому — болезни и лечению — наша семья стала сплоченнее.
Курение и хроническая обструктивная болезнь легких — Кировский клинико-диагностический центр (бывшая Кировская клиническая больница № 8)
Среда, 18 Ноября 2015
Курение и хроническая обструктивная болезнь легких.Употребление табака – это не столько вредная привычка, сколько серьезная физиологическая и психологическая зависимость. Зависимость от табака является хроническим заболеванием, которое часто требует длительного лечения и неоднократных попыток отказа. Никотин, содержащийся в табаке, признан веществом, вызывающим наркотическую зависимость.
Во всем мире курят 1 300 000 000 человек, т.е. каждый третий взрослый
житель Земли. Курение табака – серьезная медико-социальная проблема и одна из главных предотвратимых причин смертности и инвалидности во всем мире.
Распространенность курения в Российской Федерации является одной из самых высоких в мире. В настоящее время в России курят около 60% мужчин и 30% женщин, в сумме это — 44 млн. человек. Курение способствует высокому уровню смертности населения России, который 2,5 раза выше, чем в странах Европы и низкой продолжительности жизни, которая в России самая низкая среди 53 стран Европейского региона.
Интенсивность курения: мужчины – 18 сигарет/день, женщины – 13 сигарет/день, больше половины из них (59%) выкуривают первую сигарету в течение первого получаса после пробуждения, т.е. у 26 млн. россиян – никотиновая зависимость высокой степени.
Курение табака является наиболее частой причиной респираторных заболеваний, у курильщиков в 6 раз выше риск заболеть хронической обструктивной болезнью легких — ХОБЛ (у 9 курильщиков из 10 – развивается ХОБЛ). Каждый 10-й курильщик заболевает раком легких. В среднем курящие люди сокращают себе жизнь на 10-15 лет. В России ежегодно гибнут более 300 000 человек от болезней связанных с потреблением табака, при этом трое из четырех умирают в возрасте 35-69 лет.
Имеется тенденция к росту распространенности курения среди молодежи и особенно женщин. Так в возрастной группе 20-29 лет курит около 60% мужчин и 25% женщин.
Пассивное курение: около 50 млн женщин ежегодно вынуждены вдыхать дым во время беременности. Врачи давно выяснили, насколько серьезен вред курения во время беременности. Табачный дым сильно воздействует на плод – курение (в том числе пассивное) может стать причиной преждевременных родов и выкидыша, гибели плода, рождения маловесного ребенка. Дети курящих родителей чаще подвержены синдрому внезапной младенческой смерти, заболеваниям органов дыхания и другим проблемам со здоровьем и развитием.
Почти половина всех детей в мире – пассивные курильщики, что существенно увеличивает риск развития астмы. То есть, каждый второй ребенок может серьезно заболеть только потому, что рядом курят взрослые.
Проживание и совместная работа с курильщиками на 22 % увеличивают риск возникновения рака легких у людей, которые никогда не курили.
Почти четверть несовершеннолетних курильщиков пристрастились к табаку до того, как им исполнилось 10 лет. Особое беспокойство вызывает распространённость курения среди подростков 15-17 лет – курит 30% юношей и 18% девушек.
В табачном дыму содержится около 4000 химических соединений, в том числе 70, вызывающих рак, даже при пассивном курении.
Курение является причиной заболевания и смертности от многих социально значимых болезней, таких как злокачественные опухоли, сердечно-сосудистые заболевания, хронические болезни легких, заболевания органов мочевыделительной и половой систем, заболевания органов желудочно-кишечного тракта, заболевания глаз, заболевания опорно-
двигательного аппарата.
Существует три доказанных фактора риска ХОБЛ – курение (в т.ч. пассивное курение, особенно в детском возрасте), наследственность (тяжелая недостаточность a1-антитрипсина), высокая запыленность и загазованность (профессиональные вредности: горнодобывающая промышленность, шахтеры, строители, контактирующие с цементом, рабочие металлургической (за счет испарений расплавленных металлов) и целлюлозно-бумажной промышленности, железнодорожники, рабочие, занятые переработкой зерна, хлопка).
80–90 % людей, страдающих ХОБЛ, либо курят, либо длительное время регулярно курили (в т.ч. пассивное курение). Гораздо реже встречаются другие причины развития ХОБЛ: сильное загрязнение воздуха, (профессиональные вредности), наследственная предрасположенность. Сочетанное влияние факторов риска окружающей среды и генетической предрасположенности ведут к развитию хронического воспалительного процесса, который распространяется на проксимальный и дистальный отделы дыхательный путей. ХОБЛ является актуальной проблемой, так как следствиями заболевания являются ограничение физической работоспособности и инвалидизация пациентов.
Факторы, предрасполагающие к ХОБЛ (при их наличии возрастает риск развития):
Нарушение носового дыхания
Заболевания носоглотки (хронический
тонзиллит, ринит, фарингит, синусит)
Охлаждения
Злоупотребление алкоголем
Проживание в местности, где в атмосфере
имеется большое количество поллютантов (газы, пыль, дым, и т.д.)
Патология опорно — двигательного аппарата (сколиоз, болезнь Бехтерева).
По данным Минздравсоцразвития РФ в России зарегистрировано 2,4 млн. больных ХОБЛ, однако результаты эпидемиологических исследований позволяют предположить, что их число может составлять около 16 млн. человек. Это связано с тем, что большинство курильщиков долгое время не обращается к врачам, в результате чего специалисты диагностируют у них ХОБЛ на поздних стадиях развития, когда самые современные лечебные программы уже не позволяют затормозить неуклонное прогрессирование заболевания.
В Российской Федерации число ежегодно регистрируемых больных с диагнозом хронической обструктивной болезни легких, которая в 90% случаев развивается в результате табакокурения, увеличивается на 10-15%.
ХОБЛ — это хроническое заболевание, при котором у человека развивается серьезное затруднение дыхания. ХОБЛ постоянно прогрессирует – то есть состояние больного становится со временем хуже.
Что означает каждое слово?
Хроническая – означает длительное, а не кратковременное заболевание.
Oбструктивная – обструкция означает полное или частичное нарушение проходимости бронхов, в результате чего воздух не может свободно проходить в легкие.
Болезнь – заболевание, нездоровье
Легких – имеется в виду бронхи и легочная ткань, плевра, дыхательные мышцы, сосуды (вовлекаются в патологический процесс впоследствии).
ХОБЛ является единственной болезнью, при которой смертность продолжает увеличиваться. Летальность от ХОБЛ занимает 4-е место среди всех причин смерти в общей популяции, что составляет около 4% в структуре общей летальности. Тревожным фактом является продолжающаяся тенденция к росту летальности от ХОБЛ. В период от 1990 до 2000 г летальность от сердечно-сосудистых заболеваний и инсульта снизились на 19,9% и 6,9%, в то же время летальность от ХОБЛ выросла на 25,5%.
Чтобы понять, почему развивается ХОБЛ, надо знать, как работают легкие. Когда человек делает вдох, воздух попадает в так называемое дыхательное горло — трахею, а затем в бронхи.
Система органов дыхания включает следующие отделы: трахея (самая крупная трубка, по которой воздух поступает из гортани в легкие), два главных бронха (по ним воздух проходит в правое и левое легкие), бронхи и бронхиолы более мелкого диаметра (мелкие ветви). По бронхам воздух поступает в альвеолы (крошечные воздушные «пузырьки» в форме виноградной грозди, которые заполняют все пространство внутри легких), в их стенках происходит обмен кислорода и углекислого газа из легких в кровь и обратно. Иначе говоря, система бронхов напоминает перевернутое вверх корнями дерево. Вместо ее цветов – воздушные мешочки, называемые альвеолами.
И дыхательные пути, и альвеолы обладают упругостью – они могут расширяться при вдохе и сужаться при выдохе, выталкивая воздух.
Дыхательные пути изнутри покрыты слизистой оболочкой, которая вырабатывает жидкость, увлажняющую и смягчающую дыхательные пути. Эта жидкость также смывает частицы пыли и другие чужеродные вещества, попадающие в дыхательные пути во время вдоха. У людей, страдающих ХОБЛ, вырабатывается слишком много этой жидкости, поэтому ее приходится откашливать в виде слизи или мокроты. Дыхательные пути окружены мышечной тканью, которая поддерживает их в открытом состоянии, а при необходимости заставляет их сжиматься. При ХОБЛ эти мышцы могут сжимать просвет бронхов больше чем следует, приводя к сужению дыхательных путей. Внутренняя оболочка может набухать и воспаляться, что еще больше суживает свободный просвет бронхов.
Первыми признаками, с которыми пациенты обычно обращаются к врачу, являются кашель с выделением мокроты и одышка, иногда сопровождающиеся свистящим дыханием. Эти симптомы более выражены по утрам.
ХОБЛ характеризуется медленным, постепенным началом, развитие и прогрессирование болезни происходит в условиях действия факторов риска.
Кашель — наиболее ранний симптом болезни. Он часто недооценивается пациентами, будучи ожидаемым при курении и воздействии различных химических веществ. На первых стадиях заболевания он появляется эпизодически, но позже возникает ежедневно, изредка — появляется только по ночам. Вне обострения кашель, как правило, не сопровождается отделением мокроты. В ряде случаев кашель отсутствует при наличии спирометрических подтверждений бронхиальной обструкции.
Мокрота — относительно ранний симптом заболевания. В начальных стадиях она выделяется в небольшом количестве, как правило, по утрам, и имеет слизистый характер. Гнойная, обильная мокрота — признак обострения заболевания.
Одышка возникает примерно на 10 лет позже кашля и отмечается вначале только при значительной и интенсивной физической нагрузке, усиливаясь при респираторных инфекциях. На более поздних стадиях одышка варьирует от ощущения нехватки воздуха при обычных физических нагрузках до тяжелой дыхательной недостаточности, и со временем становится более выраженной.
Выделяют две клинические формы ХОБЛ — эмфизематозную и бронхитическую. Эмфизематозную форму (тип) ХОБЛ связывают преимущественно с панацинарной эмфиземой. Таких больных образно называют “розовыми пыхтельщиками”, поскольку для преодоления преждевременно наступающего экспираторного коллапса бронхов выдох производится через сложенные в трубочку губы и сопровождается своеобразным пыхтением. В клинической картине преобладает одышка в покое. Такие больные обычно худые, кашель у них чаще сухой или с небольшим количеством густой и вязкой мокроты. Цвет лица розовый, т.к. достаточное количество кислорода в крови поддерживается максимально возможным увеличением вентиляции. Больные очень плохо переносят физическую нагрузку. Эмфизематозный тип ХОБЛ характеризуется преимущественным развитием дыхательной недостаточности.
Бронхитическая форма (тип) – кожные покровы синюшные. Такие больные тучные, в клинической картине преобладает кашель с обильным выделением мокроты, происходит быстрое развитие легочного сердца. Этому способствуют стойкая легочная гипертензия, пониженное содержание кислорода в крови, эритроцитоз и постоянная интоксикация вследствие выраженного воспалительного процесса в бронхах.
Выделение двух форм имеет прогностическое значение. Так, при эмфизематозном типе в более поздних стадиях наступает декомпенсация легочного сердца по сравнению с бронхитическим вариантом ХОБЛ. В клинических же условиях чаще встречаются больные со смешанным типом заболевания.
Кашель с выделением или без мокроты может беспокоить пациентов на протяжении многих лет, но его расценивают как «Кашель курильщика» и к врачу не обращаются. И только одышка, которая появляется и постепенно нарастает, а также частые инфекции заставляют пациента обратиться к врачу. Вашему вниманию предлагается «Анкета на выявление ХОБЛ»: при наличии 3-х ответов «Да» из 5-ти диагноз ХОБЛ требует подтверждения.
Ведущее значение в диагностике ХОБЛ и объективной оценке степени тяжести заболевания имеет исследование функции внешнего дыхания (спирометрия). Прибор, с помощью которого осуществляется спирометрическое исследование, называется спирометром. Спирометрия включает в себя измерение объёмных и скоростных показателей дыхания.
Для диагностики ХОБЛ проводится спирометрия до и после применения бронхорасширяющего препарата, причем тяжесть ХОБЛ определяется по результатам спирометрии после бронхорасширяющего препарата. При нормальной спирометрии диагноз ХОБЛ не может быть выставлен.
Обязательно определяют следующие объемные и скоростные показатели: жизненная емкость легких (ЖЕЛ), форсированная жизненная емкость легких (ФЖЕЛ), объем форсированного выдоха за 1 с (ОФВ1), максимальные скорости выдоха на различных уровнях ФЖЕЛ (МСВ 75-25). Изучение этих показателей формирует функциональный диагноз ХОБЛ.
Функциональные расстройства при ХОБЛ проявляются не только нарушением бронхиальной проходимости, но также изменением структуры статических объемов, нарушением эластических свойств, диффузионной способности легких, снижением физической работоспособности. Определение этих видов расстройств является дополнительным.
Стадии развития ХОБЛ:
Стадия I: легкое течение ХОБЛ
На этой стадии больной может не замечать, что функция легких у него нарушена. Обычно, но не всегда, хронический кашель и продукция мокроты.
Стадия II: среднетяжелое течение ХОБЛ
Эта стадия, при которой пациенты обращаются за медицинской помощью в связи с одышкой и обострением заболевания. Отмечается усиление симптомов с одышкой, появляющейся при физической нагрузке. Наличие повторных обострений влияет на качество жизни пациентов и требует соответствующей тактики лечения.
Стадия III: тяжелое течение ХОБЛ
Характеризуется дальнейшим увеличением ограничения воздушного потока, нарастанием одышки, частоты обострений заболевания, что влияет на качество жизни пациентов.
Влияние ХОБЛ на здоровье: происходит нарушение функции легких (бронхиальная обструкция), возникает нетрудоспособность и снижение возможности выполнять повседневные действия (снижение толерантности к физической нагрузке) и, следовательно, возникает необходимость изменения образа жизни (снижение качества жизни).
Зачастую, именно одышка является поводом для обращения
к врачу большей части пациентов и основной причиной нетрудоспособности (т.к. ограничивают физическую активность пациентов) и тревоги, связанной с ХОБЛ.
Уменьшение ОФВ1 при проведении спирометрии является общепризнанным показателем прогрессирования болезни. Скорость снижения ОФВ1 у здорового взрослого человека обычно составляет около 30 мл/год, а скорость снижения ОФВ1 у больных ХОБЛ приблизительно до 60 мл/год. По мере прогрессирования ХОБЛ пациенты утрачивают способность жить полной жизнью и даже выполнять простую повседневную работу (GOLD). Именно поэтому для оценки течения заболевания необходимо регулярно проводить спирометрию.
Физическая активность у больных ХОБЛ: обычно больные ХОБЛ сознательно или не осознанно изменяют свою жизнь таким образом, чтобы уменьшать проявления одышки — они начинают ограничивать свою физическую активность, по мере развития ХОБЛ больные постепенно теряют способность выполнять даже простую повседневную работу, впоследствии наступает инвалидность и растет социальная изоляция.
Для оценки степени выраженности одышки предложена шкала одышки
Шкала одышки
Степень Тяжесть Описание
0 Нет Одышка только при очень интенсивной нагрузке
1 Лёгкая Одышка при быстрой ходьбе, небольшом подъёме
2 Средняя Одышка вынуждает пациента передвигаться при ходьбе медленнее, чем здоровые люди того же возраста
3 Тяжёлая Одышка заставляет останавливаться при ходьбе примерно через каждые 100 метров
4 Очень тяжёлая Одышка не позволяет выйти за пределы дома или появляется при переодевании
Осложнения ХОБЛ: эмфизема легких, кровохарканье, дыхательная недостаточность, хроническое легочное сердце, тромбоэмболия легочной артерии вследствие полицитемии и повышения свертываемости крови, бронхопневмония, спонтанный пневмоторакс.
К сожалению, ХОБЛ, раз начавшись, не может исчезнуть. От нее нельзя выздороветь. Более того, болезнь прогрессирует, и для нее не найдено такого лечения, которое может радикально изменить ее течение. Одышка свидетельствует о наступлении уже необратимых изменений в бронхах, легких и легочных сосудах. Однако затормозить прогрессирование, уменьшить проявления симптомов, бороться с дыхательной недостаточностью, улучшить качество своей жизни – вполне выполнимая задача.
Цели лечения больных ХОБЛ: снижение темпов прогрессирования заболевания, уменьшение частоты и продолжительности обострений, улучшение переносимости физической нагрузки, улучшение качества жизни, предупреждение и терапия осложнений и обострений, снижение смертности.
Особенности образа жизни при ХОБЛ:
1) исключение, факторов вызвавших развитие ХОБЛ:
— отказ от курения. Мнение о том, что заядлым курильщикам нельзя полностью бросать курить, даже если они заболели из-за этой привычки, ошибочно. Избавление от табачной зависимости всегда оказывает благотворное влияние на организм и существенно снижает нагрузку на сердце и легкие. Известно, что никотин начинает выводиться из организма уже через два часа после отказа от табака, через 12 часов уровень окиси углерода в крови нормализуется, и человек перестает ощущать нехватку воздуха. Уже через два дня вкус и обоняние станут острее, а через 12 недель человеку будет заметно легче ходить и бегать из-за улучшений в системе кровообращения. До 9 месяцев нужно на то, чтобы исчезли проблемы с дыханием: кашель и одышка. В течение 5 лет риск инфаркта миокарда снизится примерно вдвое. Именно поэтому стоит отказаться от сигарет, даже если человек уже пострадал от связанных с курением заболеваний. «Организм уже привык к никотину и должен его получать» – самоубийственная тактика.
-уход с вредного предприятия.
Если не исключить вредные факторы – все лечение в целом будет практически бесполезно.
2) Особенности питания при ХОБЛ:
— увеличить количество потребляемых витаминов
— Сырые овощи и фрукты не менее 500 гр в день.
— Белок – при большом количестве мокроты потеря белка (в суточном рационе должны обязательно присутствовать мясные продукты и/или рыбные блюда, кисломолочные продукты и творог).
— при избыточном количестве углекислого газа в крови углеводная нагрузка может вызвать острый дыхательный ацидоз
вследствие повышения образования углекислого газа
и снижения чувствительности дыхательного центра –
поэтому требуется снижение калорийности рациона с ограничением углеводов в течение 2 — 8 недель.
Из-за развивающейся одышки многие больные пытаются избегать физических нагрузок. Это в корне неправильно. Необходима ежедневная двигательная активность. Например, ежедневные прогулки в темпе, который позволяет ваше состояние.
Ежедневно, 5-6 раз в день надо делать упражнения, стимулирующие диафрагмальное дыхание. Для этого надо сесть, положить руку на живот, чтобы контролировать процесс и дышать животом. Потратьте на эту процедуру 5-6 минут за раз. Данный способ дыхания помогает задействовать весь объем легких и укрепить дыхательные мышцы. Диафрагмальное дыхание может также помочь уменьшить одышку при физической нагрузке.
Основой лечения уже сформировавшейся ХОБЛ является медикаментозное лечение. На нынешнем уровне развития медицины лекарственные препараты могут только предотвратить усугубление тяжести состояния и повысить качество жизни, но не способны полностью устранить морфологические изменения возникшие в ходе развития болезни.
Бронхорасширяющие средства – основной метод лекарственного лечения ХОБЛ. Их применяют по потребности (то есть когда возникает или усиливается одышка, а также для предупреждения ее возникновения) или на регулярной основе, то есть как профилактическое лечение.
Применяются различные группы препаратов, вызывающих расширение бронхов, преимущественно за счет расслабления гладкой мускулатуры их стенок:
b 2-агонисты длительного действия (Сальметерол и Формотерол):
— применяются у пациентов с интермиттирующими симптомами;
— у больных с преобладанием ночных симптомов более оправдано применение оральных форм или ингаляционных препаратов длительного действия;
— за сутки допустимо использовать не более 4-8 ингаляций препаратов короткого действия и не более 2-4 ингаляций препаратов длительного действия;
— предпочтительно использовать b2-агонисты при необходимости
(по требованию), так как не доказано, что их регулярное применение более предпочтительно;
— с осторожностью применяют у пожилых пациентов и больных
с патологией сердечно-сосудистой системы;
— наиболее частые побочные эффекты – аритмогенное действие, сердцебиение, тремор, тревожность.
М – холинолитики (Атровент, Спирива):
— препараты более безопасны, чем b2-агонисты, и практически не имеют противопоказаний;
— эффект при использовании по необходимости слабее, чем при постоянном приеме;
— показаны при лечении пациентов с постоянными симптомами;
— клинический эффект продолжительный и выраженный;
— Атровент назначается по 2-4 ингаляции 4-6 раз в день;
препараты теофиллина:
— препарат «третьей» линии так как бронходилатирующий эффект ограничен, а терапевтический интервал узкий. Назначается при неэффективности препаратов «первой» линии;
— уменьшает одышку и улучшает качество жизни;
— имеет потенциально значимые взаимодействия с макролидами и фторхинолонами.
Кортикостероиды:
— эффективность пероральных форм только у 20-30% больных ХОБЛ;
— предпочтительнее использовать ингаляционные кортикостероиды при неэффективности обычной терапии или утяжелении заболевания;
— наиболее частые побочные эффекты – вторичные инфекции, диабет, катаракта, остеопороз.
Иногда врач может рекомендовать прием комбинированных лекарств, содержащих ингаляционный гормон и бронхорасширяющее средство длительного действия. При этом один препарат усиливает действие другого (серетид, форадил, симбикорт и т.д.).
Обеспечивается более эффективное предотвращение обострений ХОБЛ, чем монотерапия бронхорасширяющим средством длительного действия.
Ежедневный прием базисной терапии крайне важен, даже в случае улучшения самочувствия и выраженности симптомов. Отмена терапии может быть осуществлена только по инициативе врача.
Антибиотики (по показаниям, строго по назначению врача):
— для назначения антибиотиков необходимо наличие лихорадки, лейкоцитоза и изменений на рентгенограмме;
— клиническими показаниями для назначения антибиотиков во время обострения является усиление двух из трех симптомов: одышка, объем мокроты, гнойности мокроты;
— антибиотикопрофилактика проводится у пациентов, имеющих 4 и более обострений ХОБЛ в год. Используется тот препарат и в той дозировке, который перед этим был эффективен в процессе лечения;
— важно соблюдать продолжительность лечения антибиотиками.
Муколитики:
— чрезмерная продукция слизи при развитии ХОБЛ способствует её накоплению в дыхательных путях, в результате чего формируется благоприятная среда для развития бактериальной инфекции. Чтобы избежать этого используются муколитические препараты, которые приводят к разжижению слизи и облегчают её эвакуацию из бронхов.
Оксигенотерапия по показаниям.
Обострение – тяжелый эпизод в жизни человека, болеющего ХОБЛ. При обострении происходит усиление кашля, увеличение количества и состава отделяемой мокроты (может становиться гнойной), иногда повышается температура, усиливается одышка. Обострение всегда ухудшает снабжение тканей организма кислородом. Тяжелое обострение может угрожать жизни. Поэтому очень важно принимать меры по предупреждению обострений, а также по облегчению их течения, если обострение все-таки наступило. Промежутки между фазами обострения ХОБЛ соответственно именуются как фазы ремиссии.
Причины, вызывающие обострения могут быть самыми разнообразными. Бронхолегочная инфекция, хотя и частая, но не единственная причина развития обострения. Наряду с этим возможны обострения заболевания, связанные с повышенным действием экзогенных повреждающих факторов (переохлаждение, перегрев, приготовление пищи в непроветриваемых помещениях, выхлопные газы, неблагоприятная экология) или курение. В этих случаях признаки инфекционного поражения респираторной системы бывают минимальными. По мере прогрессирования ХОБЛ промежутки между обострениями становятся короче.
Независимо от тяжести обострения ХОБЛ и причин его вызвавших необходимо, как можно более раннее увеличение доз и/или кратности приема бронхолитических препаратов. Во время обострения изменяется терапия и добавляются другие лекарственные препараты.
Бронходилататоры являются препаратами первой линии терапии обострения ХОБЛ.
Основными препаратами при терапии обострения ХОБЛ являются антихолинергические препараты (ипратропиум бромид) и b2-агонисты (сальбутамол, фенотерол), которые, по сравнению с теофиллином, являются более сильными бронходилаторами и обладают меньшим числом побочных эффектов. Комбинация b2-агонистов (беротек) и антихолинергических препаратов (атровент) более эффективна, чем каждый из них в отдельности. Эффективность данных препаратов при обострении ХОБЛ примерно одинакова, преимуществом b2-агонистов является более быстрое начало действия, а антихолинергических препаратов – высокая безопасность и хорошая переносимость.
Применение препаратов для снятия приступов удушья помогает справиться с ситуациями резкого ухудшения состояния. Всегда имейте при себе препарат для экстренного купирования приступа удушья.
Правила, которые помогут предотвратить обострения и прогрессирование ХОБЛ:
— стоит избегать контакта с разными химическими веществами, которые могут раздражать легкие (дым, выхлопные газы, загрязненный воздух). Кроме того, приступ могут спровоцировать холодный или сухой воздух;
— в доме лучше использовать кондиционер или воздушный фильтр;
— во время рабочего дня необходимо брать перерывы на отдых;
— регулярно заниматься физическими упражнениями, чтобы оставаться в хорошей физической форме так долго, насколько это возможно;
— хорошо питаться, чтобы не испытывать дефицита в питательных веществах. Если потеря веса все-таки происходит, то нужно обратиться к врачу или диетологу, который поможет в выборе рациона питания для восполнения ежедневных энергетических затрат организма.
При лечении ХОБЛ ингаляционная терапия является предпочтительной (ингалятор, спейсер).
Преимущества ингаляционного пути введения:
— поступление лекарственного вещества непосредственно в легкие
— создание высокой концентрации препарата в дыхательных путях
— быстрота наступления эффекта
— минимум побочных эффектов
Ингаляционные бронхорасширяющие лекарства бывают в виде аэрозоля (Атровент, Беротек, Вентолин, Сальбутамол, Саламол, Беродуал — это комбинированный препарат (состоит из двух лекарств: Атровент+Беротек), расширяющий бронхи, действующий на разные отделы бронхиального дерева (как на мелкие, так и на крупные), оказывает быстрый эффект благодаря содержанию, но обладает меньшими побочными эффектами со стороны ССС и лучшей переносимостью, не содержит гормонов) или порошка для вдыхания (Спирива).
При использовании ингаляционных гормонов в виде дозированного аэрозоля рекомендуется (так же, как и при приеме бронхорасширяющих препаратов) применять спейсер — специальная колба, в которую сначала впрыскивается аэрозоль, а потом из нее делается ингаляция. При этом количество лекарства, попадающего в бронхи, значительно увеличивается. При вдыхании лекарств в виде порошка спейсер не используют.
Препараты могут быть разными – обладающими коротким или длительным действием, с быстро наступающим эффектом или замедленным началом действия, например, Спирива – одного из самых современных лекарств, представляющего собой порошок для ингаляции, который находится в маленькой капсуле. Это лекарство применяется всего один раз в день, что делает его применение очень удобным и более эффективным по сравнению с лекарствами, которые надо принимать несколько раз в день.
Спирива (тиотропия бромид) – первый антихолинергический препарат продолжительного действия для ингаляционной терапии ХОБЛ, который позволяет с помощью одной ингаляции в день улучшить дыхание в течение всех суток – днем и ночью. Спирива являются препаратом первой линии при терапии ХОБЛ. Доказано, что действует на причину практически единственно обратимого компонента сужения бронхов при ХОБЛ (повышение тонуса блуждающего нерва).
Это препарат для поддерживающей терапии, а это значит, что его нельзя применять для срочного, быстрого уменьшения симптомов. При регулярном применении спиривы достигается стойкое уменьшение симптомов ХОБЛ любой степени тяжести 24 часа в сутки, значительно снижается частота обострений и улучшается качество жизни. Препарат эффективен, хорошо переносится и высоко безопасен. Включен в льготный список ДЛО.
Практически все исследования продемонстрировали, что у больных, принимавших Спириву, через одну неделю от начала приема препарата показатели функции легких значительно увеличились по сравнению с исходными значениями, и данное улучшение поддерживалось на протяжении всего периода исследования без развития привыкания.
Спирива выпускается в виде капсул с порошком, содержащих 18 мкг препарата. Капсула помещается в специальный ингалятор ХандиХалер, прокалывается, и порошок вдыхается из ингалятора. Ингаляция производится 1 раз в сутки в одно и то же время. Капсулы не предназначены для глотания.
Ингалятор ХандиХалер специально изготовлен для ингаляции лекарственного вещества, заключенного в капсулу. Не применяется для других лекарственных веществ. Можно использовать в течение 1 года.
Устройство ХандиХалер состоит:
1. защитный колпачок,
2. мундштук,
3. основание,
4. прокалывающая кнопка,
5. камера
Профилактика ХОБЛ:
• Прекращение курения почти всегда улучшает состояние здоровья, уменьшаются кашель и одышка, улучшаются показатели вентиляционной функции легких.
• Бывшие курильщики живут дольше, чем те,
кто продолжает курить
• Риск возникновения болезни после прекращения курения уменьшается с течением времени
• Борьба с профессиональными факторами вредности, приводящими к развитию поражения дыхательных путей.
ОБЩИЕ ПРАВИЛА ПОДГОТОВКИ ПАЦИЕНТА К ИССЛЕДОВАНИЯМ
Основная задача лабораторных исследований – это получение объективных данных о состоянии здоровья пациента. Однако, клинические решения (диагноз), основанные на результатах лабораторных исследований, правильны лишь при условии, что биоматериал взят с соблюдением всех правил подготовки к исследованию. Это играет важнейшую роль в получении достоверных результатов исследования.
Исследование крови
Кровь сдается в утренние часы натощак (или в дневные и вечерние часы, спустя 4–5 часов после последнего приема пищи). За 1–2 дня до исследования необходимо исключить из рациона продукты с высоким содержанием жиров. Накануне исследования (в течение 24 часов) исключить алкоголь, физические нагрузки, прием лекарственных препаратов (по согласованию с врачом). За 1–2 часа до сдачи крови воздерживаться от курения, не употреблять сок, чай, кофе – пить можно только негазированную воду. Не следует сдавать кровь для лабораторного исследования сразу после физиотерапевтических процедур, инструментального обследования, рентгенологического и ультразвукового исследований, массажа и других медицинских процедур.
При контроле лабораторных показателей в динамике рекомендуется проводить повторные исследования в одинаковых условиях – в одной лаборатории, сдавать кровь в одинаковое время суток и пр.
Кровь для исследований нужно сдавать до начала приема лекарственных препаратов или не ранее, чем через 10 – 14 дней после их отмены. Для оценки контроля эффективности лечения любыми препаратами нужно проводить исследование спустя 7 – 14 дней после последнего приема препарата. Если Вы принимаете лекарства, обязательно предупредите об этом лечащего врача.
Общие правила применимы ко всем анализам, но для некоторых исследований требуется специальная подготовка и дополнительные ограничения.
ОБЩИЙ АНАЛИЗ КРОВИ
Кровь сдается в утренние часы натощак (или в дневные и вечерние часы, спустя 4-5 часов после последнего приема пищи). За 1-2 дня до исследования следует исключить из рациона продукты с высоким содержанием жиров.
БИОХИМИЯ
Мочевина. За 1–2 дня до исследования необходимо отказаться от употребления богатой пуринами пищи – печени, почек, а также максимально ограничить в рационе мясо, рыбу, кофе, чай. Противопоказаны интенсивные физические нагрузки.
Холестерин, липопротеины. Кровь необходимо сдавать после 12–14 часового голодания. За две недели до исследования необходимо отменить препараты, понижающие уровень липидов в крови, если не ставится цель определить гиполипидемический эффект терапии этими препаратами.
Глюкоза. При сдаче крови на глюкозу (в дополнение к основным требованиям подготовки к анализам) нельзя чистить зубы и жевать резинку, а утренний чай/кофе (даже несладкий) запрещен. Утренняя чашка кофе кардинально изменит показатели глюкозы. Также на них повлияют контрацептивы, мочегонные средства и другие лекарства.
Глюкозотолерантный тест. Необходимо в течение трех дней до исследования соблюдать обычный режим питания и придерживаться привычных физических нагрузок. Проводится только при наличии предварительных результатов определения глюкозы натощак, без нагрузки. Содержание глюкозы в плазме крови определяют после ночного голодания в течение 10-14 часов (в это время нельзя курить и принимать алкоголь), через 2 часа после нагрузки глюкозой. Во время проведения исследования пациент должен спокойно лежать или сидеть, не курить, не переохлаждаться и не заниматься физической работой.
Не рекомендуется проводить исследование после и во время стрессовых воздействий, после операций и родов, при воспалительных процессах, алкогольном циррозе печени, гепатитах, во время менструаций, при заболеваниях ЖКТ с нарушением всасывания глюкозы.
Перед проведением теста необходимо исключить лечебные процедуры и прием лекарств (адреналина, глюкокортикоидов, контрацептивов, кофеина, мочегонных тиазидного ряда, психотропных средств и антидепрессантов).
Беременным женщинам на сроке 24–28 недель рекомендуют проводить одночасовой тест толерантности к глюкозе. При проведении одночасового теста прием пищи накануне исследования можно не исключать, но после перорального приема 75 граммов глюкозы женщина не должна есть в течение часа – вплоть до забора венозной крови.
При концентрации глюкозы 6,7 ммоль/литр и более тест считается положительным, в этом случае проводят стандартный 2-х часовой пероральный глюкозотолерантный тест. Тем беременным, у которых ближайшие родственники страдали сахарным диабетом, пациенткам со стойкой глюкозурией (наличием сахара в моче), ожирением и при наличии во время предыдущей беременности гестационного сахарного диабета, макросомии (крупного плода) или необъяснимой внутриутробной смерти плода – необходимо проводить скрининг на более ранних сроках (16-20 недель).
ГОРМОНЫ
Кровь на гормональные исследования необходимо сдавать натощак в утренние часы. При отсутствии такой возможности, на некоторые гормоны кровь можно сдавать спустя 4–5 часов после последнего приема пищи в дневные и вечерние часы. За 1–2 дня до сдачи анализов исключить из рациона продукты с высоким содержанием жиров, последний прием пищи не должен быть обильным. За 1 день до исследования необходим психоэмоциональный комфорт, не стоит перегреваться и переохлаждаться.
Гормоны щитовидной железы. При первичной проверке уровня тиреоидных гормонов отменить препараты, влияющие на функцию щитовидной железы за 2–4 недели до исследования. При контроле лечения – исключить прием препаратов в день исследования и обязательно отметить это в направительном бланке (отметить также и информацию о приеме других лекарств – аспирина, транквилизаторов, кортикостероидов, пероральных контрацептивов).
Антимюллеров гормон (AMH/MIS), Ингибин B. Женщинам исследование проводят на 3–5 день цикла. За 3 дня до взятия крови исключить интенсивные спортивные тренировки. Исследование не следует проводить во время любых острых заболеваний. За 1 час до взятия крови не курить.
Альдостерон. По согласованию с врачом, за 8 дней до исследования отменить гипотензивные средства – блокаторы, слабительные, кортикостероиды, диуретики, антидепрессанты. За 3 недели до исследования отменить антагонисты альдостерона.
АКТГ, кортизол. В связи с тем, что АКТГ и кортизол являются гормонами стресса, перед процедурой сдачи крови необходимо в течение 20 минут успокоиться и расслабиться, так как любой стресс вызывает немотивированный выброс этих гормонов в кровь, что повлечет увеличение данного показателя. Уровень этих гормонов циклически изменяется в течение суток, поэтому наиболее информативны результаты исследований, проведенных утром до 9 часов.
Инсулин, С – пептид. Кровь сдавать строго в утренние часы.
Гастрин 17, Гастрин-17 стимулированный, пепсиноген I, пепсиноген II, H. PyloriIgG. Кровь на исследование необходимо сдавать строго натощак после 12-часового голодания. За 1 неделю до проведения исследования воздержаться от приема лекарственных средств, влияющих на желудочную секрецию. За 1 день до проведения исследования воздержаться от приема медикаментов, нейтрализующих соляную кислоту, секретируемую желудком. Если возникают трудности с отменой лекарств, обязательно сообщить об этом лечащему врачу. За 3 часа до сдачи крови воздержаться от курения.
Половые гормоны. Во время обследования на половые гормоны следует указать фазу менструального цикла. Гормоны репродуктивной системы необходимо сдавать строго по дням цикла:
ЛГ, ФСГ – 3–5 день цикла;
Эстрадиол — 5–7 или 21–23 день цикла;
Прогестерон – 21–23 день цикла.
17-ОН — прогестерон, ДГА – сульфат, тестостерон – 7–9 день.
Пролактин – кровь сдавать утром в состоянии покоя, перед исследованием исключить пальпацию молочных желез.
ОНКОМАРКЕРЫ
ПСА (общий, свободный).
После биопсии предстательной железы и массажа простаты кровь для определения ПСА можно сдавать не ранее, чем через 2 недели. Постхирургический уровень ПСА определяется не ранее, чем через 6 недель после вмешательства.
ИССЛЕДОВАНИЯ КРОВИ НА НАЛИЧИЕ ИНФЕКЦИЙ
Кровь сдается в утренние часы натощак (или в дневные и вечерние часы, спустя 4–5 часов после последнего приема пищи). За 1–2 дня до исследования исключить из рациона продукты с высоким содержанием жиров. Перед сдачей крови на вирусные гепатиты за 2 дня до исследования желательно исключить из рациона цитрусовые, оранжевые фрукты и овощи.
Результаты исследований на наличие инфекций зависят от периода инфицирования и состояния иммунной системы, поэтому отрицательный результат полностью не исключает инфекции. На раннем этапе заболевания происходит сероконверсия (отсутствие антител в острый период заболевания). В сомнительных случаях целесообразно провести повторный анализ спустя 3–5 дней.
Исследование крови на наличие антител класса IgМ к возбудителям инфекций следует проводить не ранее 5–7 дня с момента заболевания, а антител классов IgG, IgA не ранее 10–14 дня. Это связано со сроками выработки антител иммунной системой и появлением их в крови в диагностическом титре.
Исследование мазков
Соскоб из уретры рекомендуется сдавать через 2 часа после последнего мочеиспускания. Правила подготовки к микроскопическому исследованию женского мазка: 1) воздержаться на 1–2 суток от половых контактов; 2) не применять вагинальные препараты (крема, свечи) и не делать спринцевания в течение 2 суток. Желательно сдавать мазок на флору сразу после месячных, на 4–5 день цикла.
Если вы хотите доставить уже готовый биоматериал, необходимо выполнить забор в одноразовый контейнер со средой Эймса (срок доставки материала в лабораторию при комнатной температуре в течение 12 часов, заморозка не допускается).
Диагностика эякулята
Эякулят должен быть получен после полового воздержания в течение 3–5 суток. Нельзя употреблять алкоголь в любых количествах в течение 7–10 дней перед исследованием. Накануне сдачи эякулята необходимо исключить тяжелые физические нагрузки. Материал должен быть собран полностью в одноразовый пластиковый контейнер с завинчивающейся крышкой и сразу доставлен в лабораторию. Во время транспортировки в лабораторию следует оберегать материал от резких перепадов температуры (ниже 20°С и выше 40°С). На контейнере указывается Ф.И.О. пациента, дата и время получения эякулята. Пациент должен сообщить врачу (лаборанту), если произошло неполное семяизвержение.
Посткоитальный тест
Посткоитальный тест проводится в период овуляции, определяемой на основании клинических критериев (т.е. обычной продолжительностью цикла, базальной температуры, если возможно с помощью УЗИ). Партнеры должны воздержаться от половых сношений до проведения теста в течение, как минимум, 2-х дней. Половое сношение должно произойти в ночь накануне сдачи анализа. Не следует пользоваться вагинальной смазкой во время полового сношения и после подмываться. На исследование нужно подойти через 9-12 часов после коитуса (половой акт).
Требования подготовки пациента к бактериологическим исследованиям
Для всех микробиологических исследований рекомендуется прекращение применения антибактериальных препаратов за 7–10 дней до взятия материала.
Забор мокроты для бактериального исследования
Сбор мокроты производят натощак в стерильную посуду с завинчивающейся крышкой, полученную в результате глубокого кашля.
Пациент предварительно должен почистить зубы, десны, язык, слизистую оболочку щек зубной щеткой и прополоскать рот кипяченой водой. Если мокрота отделяется плохо, накануне пациенту дают отхаркивающие средства или проводят ингаляцию физраствором.
Забор грудного молока для бактериологического исследования
Биоматериал на анализ берется до начала антибактериального лечения, либо через 2–3 недели после отмены этих препаратов. Предварительно вымыть руки. Обмыть молочные железы теплой водой с мылом, просушить чистым полотенцем, протереть 70% спиртом. Первую порцию молока вылить. Затем, в стерильную посуду сцедить 10 мл. молока отдельно из правой и левой груди в разные емкости. Доставить в лабораторию в течение 2-х часов.
Забор отделяемого ушей для бактериологического исследования
Кожу обрабатывают 70% спиртом, промывают физраствором, затем отделяемое из очага собирают на стерильный тампон.
Забор кала на дисбактериоз кишечника
Не принимать активированный уголь, др. сорбенты, биопрепараты. Брать материал на анализ до начала антибактериального лечения, либо через 2–3 недели после отмены этих препаратов.
Отбор материала производят в день сдачи анализа. Доставить в лабораторию в течение 2-х часов. В особых случаях (при длительных запорах) отбор можно произвести вечером (накануне), в этом случае флакон с калом хранить в холодильнике. Заранее подготавливают горшок – тщательно моют с хозяйственным мылом, обрабатывают кипятком, остужают. Материал для анализа забирают стерильной палочкой из разных мест в количестве 2-3гр в специальный флакон (2-3 полные лопаточки).
Забор мазка из зева и носоглотки для бактериологического исследования
Исследование проводится натощак (через 4-5 часов после последнего приема пищи, при этом необходимо исключить чистку зубов и полоскание рта).
Сбор мочи для бактериологического исследования мочи
Исследованию подлежит средняя порция мочи, в количестве 3–5 мл в стерильный пластиковый одноразовый контейнер (контейнер можно получить в регистратуре) после тщательного туалета наружных половых органов без применения антисептиков. Содержащиеся в моче микробы быстро размножаются при комнатной температуре, что может дать ложные результаты при определении степени бактериурии. В связи с этим, сроки доставки в лабораторию при комнатной температуре – 1–2 часа, при температуре 2–8°С – 5–6 часов.
Забор спермы для бактериологического исследования
Собирается в стерильный пластиковый одноразовый контейнер с широким горлом путем мастурбации (контейнер можно получить в регистратуре). Срок доставки материала в лабораторию при комнатной температуре в течение 1–2 часов.
Забор отделяемого раны для бактериологического исследования
Осуществляется врачом, в одноразовый контейнер со средой Эймса (контейнер можно получить в регистратуре). Срок доставки материала в лабораторию при комнатной температуре в течение 6 часов, при температуре 2–8°С – до 2 суток.
Сбор желчи для бактериологического исследования
Собирается при зондировании, отдельно, по порциям А, В и С в три стерильные пробирки, либо во время операции с помощью шприца в одну пробирку, соблюдая правила асептики (в лаборатории эти процедуры не выполняются). Срок доставки материала в лабораторию при комнатной температуре в течение 1-2 часов, при температуре 2-8°С – 5-6 часов.
Забор крови для бактериологического исследования (посев на стерильность)
Посев необходимо проводить во время подъема температуры, до начала специфического антибактериального лечения или, по крайней мере, через 12 – 24 часа после последнего введения препарата.
Если вы хотите доставить уже готовый биоматериал, необходимо выполнить некоторые условия: кровь для исследования следует брать, строго соблюдая правила асептики, для того, чтобы избежать попадания микроорганизмов из внешней среды. Забор крови из вены производится в специальные коммерческие системы для культивирования крови (закупоренные флаконы с питательной средой) в объеме 5 мл. Доставка материала в лабораторию осуществляется только при комнатной температуре в течение 1-2 часов
Симптомы и признаки родов
Обзор
Что такое кровавое зрелище?
Кровянистые выделения — частый симптом на поздних сроках беременности, когда из влагалища выделяется небольшое количество крови и слизи. Кровавое шоу происходит из-за того, что шейка матки начинает размягчаться, истончаться (стираться) и расширяться (расширяться) при подготовке к родам.
Когда шейка матки расширяется, ребенок может пройти через нее. Поскольку он наполнен кровеносными сосудами, он может легко кровоточить при расширении.В кровавом шоу вы видите кровь из шейки матки, смешанную со слизью из слизистой пробки.
Звучит страшно, но кровавое шоу — вполне нормальный признак того, что шейка матки меняется при подготовке к родам. Промежуток времени между кровавым шоу и началом схваток у разных женщин может быть разным.
Как выглядит кровавое шоу?
Кровавое зрелище у всех будет выглядеть по-разному. Кровь может быть красной, коричневой или розовой и может содержать слизистую пробку полностью или частично.Это будет желеобразная волокнистая текстура. Некоторые кровавые шоу больше похожи на слизь с прожилками крови. У некоторых женщин слизистая пробка пропадает сразу. В некоторых случаях кровавое шоу будет происходить постепенно.
Сколько крови в кровавом шоу?
Кровавое зрелище не должно вызывать больше одной-двух столовых ложек выделений. Сильное кровотечение в любой момент может быть признаком осложнения. Обратитесь к своему врачу, если во время беременности у вас сильное кровотечение.
В чем разница между кровавым шоу и слизистой пробкой?
Кровавое шоу и слизистая пробка тесно связаны.Слизистая пробка блокирует открытие шейки матки во время беременности, чтобы защитить ребенка от бактерий. Когда ваше тело готовится к родам, шейка матки расширяется (расширяется). Это приводит к смещению слизистой пробки. Когда кровь из шейки матки смешивается со слизистой пробкой, это называется кровавым шоу.
Что значит кровавое зрелище?
Кровавое зрелище обычно означает, что скоро роды. Некоторые женщины переживают кровавое шоу за несколько недель до родов, а у других кровавое шоу отсутствует, пока они не рожают.Это хороший показатель того, что ваше тело готовится, а ваш ребенок находится на завершающей стадии развития.
Сколько длится кровавое шоу?
Продолжительность кровавого шоу может меняться. Обычно его можно увидеть в нижнем белье или на туалетной бумаге. Некоторые женщины увидят кровавое шоу в одной капле, а другие заметят его постепенно.
Возможные причины
Каковы причины кровавого зрелища?
Кровавое шоу происходит как естественный процесс родов.Ваша шейка матки претерпевает большие изменения, чтобы подготовиться к родам. Когда ваша шейка матки начинает открываться, кровеносные сосуды шейки матки разрываются — это кровавое шоу.
Кровавое шоу также может быть спровоцировано:
- Половой акт : Ваша шейка матки истончается и расширяется на последних неделях беременности. Секс может ослабить слизистую пробку или вызвать легкое кровотечение.
- Подметание мембраны : Ваш лечащий врач может подметать ваши мембраны, проверяя шейку матки на предмет расширения.Они будут использовать пальцы в перчатках, чтобы освободить мешок с водой (амниотический мешок) ребенка из вашей матки. Это делается для стимулирования родов, но также может вызвать кровотечение.
- Травма : Падение или попадание в автомобильную аварию может привести к схваткам или кровотечению. Если вы испытали какую-либо травму, позвоните своему врачу или обратитесь в больницу для проверки.
Женщины, заметившие вагинальное кровотечение, должны связаться со своим врачом, чтобы быть в безопасности. Кровотечение во время беременности может быть нормальным явлением, но также может быть признаком более серьезного осложнения.
Какие признаки кровавого зрелища?
Самым большим признаком того, что произошло кровавое шоу, является то, что вы можете заметить выделения кровавой слизи из влагалища. В некоторых случаях признаков нет.
Некоторые женщины испытывают другие симптомы родов с кровавым шоу:
- Спазмы : Вы можете ощущать менструальные спазмы, которые возникают и проходят в течение нескольких часов или даже дней.
- Давление в тазу : Когда ребенок опускается из вашего живота, вы можете испытывать давление в тазу (так называемое «облегчение»), во влагалище или спине.
- Сокращения : Вы можете чувствовать напряжение в матке, которое увеличивается по продолжительности и интенсивности.
Эти признаки указывают на то, что шейка матки расширяется для подготовки к родам.
Кровавое шоу — признак родов?
Кровавое зрелище — знак приближения родов. Нет точных сроков того, сколько времени спустя после кровавого шоу начнутся роды. Это варьируется от женщины к женщине и от беременности к беременности.
Можно ли получить кровавое шоу после осмотра шейки матки?
Если ваш лечащий врач проводит осмотр шейки матки (проверка шейки матки), появление кровянистых выделений (или легкого кровотечения) является нормальным явлением.После 37 недель беременности ваш лечащий врач может спросить, не хотите ли вы проверить шейку матки. Они проверяют расширение и сглаживание (истончение) шейки матки. Это может вызвать раздражение шейки матки и вызвать кровотечение, но это не обязательно кровавое зрелище.
Приведет ли зачистка мембраны к кровавому зрелищу?
Подметание ваших мембран может вызвать кровавое шоу. В случае успеха очистка мембраны заставит шейку матки расшириться. Это могло вызвать кровавое зрелище.Это также может быть кровь, вызванная раздражением шейки матки. Подметание мембран — это практика, которая варьируется среди медицинских работников и не всегда выполняется.
Судороги — побочный эффект кровавого шоу?
Да, при кровавом шоу могут возникнуть спазмы. Ваша шейка матки открывается, размягчается и расширяется при подготовке к родам. Это может вызвать спазмы или боли во время менструации. Вы также можете почувствовать схваткообразное давление в тазу, когда ребенок опускается вниз. Это общие побочные эффекты кровавого шоу, потому что все они являются признаком приближающихся родов.
Смогу ли я узнать, когда у меня будет кровавое шоу?
Различается. Вы можете не знать, что произошло ваше кровавое шоу. В некоторых случаях разряд настолько легкий и постепенный, что его практически невозможно обнаружить. У вас также может быть сразу весь окровавленный шар и вы знаете, что это кровавое шоу. Лучше всего обратиться к своему врачу, если вы считаете, что ваше кровавое шоу произошло.
Уход и лечение
Как диагностируется кровавое шоу?
Ваш лечащий врач может спросить вас о цвете, консистенции и количестве выделений.Эти данные могут помочь определить, было ли у вас кровавое шоу. Поскольку это нормальное течение беременности, лечения нет.
Что мне делать, когда у меня кровавое шоу?
Выделения следует записать или сфотографировать. Обратите внимание на цвет, консистенцию и количество. Ваш лечащий врач сможет определить, было ли это кровавым зрелищем. Они также могут захотеть проверить шейку матки на предмет расширения. Это также хорошее время, чтобы следить за другими признаками родов.
Через какое время после кровавого шоу начнутся роды?
Каждая беременность индивидуальна, поэтому трудно сказать, когда начнутся роды после кровавого шоу.Кровавое шоу означает, что ваша шейка матки расширяется при подготовке к родам. Роды могут начаться в течение следующих нескольких часов, а могут быть и через несколько дней.
Когда звонить доктору
Когда мне позвонить врачу после кровавого шоу?
Лучше всего обратиться к своему врачу, если вы думаете, что пережили кровавое шоу. Кровянистые выделения или легкое кровотечение во время беременности могут быть обычным явлением. Сильное кровотечение или кровотечение до последних нескольких недель беременности может быть признаком преждевременных родов или других осложнений.
Означает ли кровавое шоу, что пора в больницу?
Кровавое шоу означает, что шейка матки готовится к родам. У некоторых женщин роды начинаются вскоре после кровавого шоу, но у других это может произойти через несколько дней. Если вы не уверены, что у вас кровавое шоу или вы думаете, что находитесь на ранней стадии родов, обратитесь к своему врачу.
Когда устраивать кровавое шоу — это плохо?
Кровавое шоу обычно не вызывает беспокойства, если оно происходит после 37 недель беременности.Небольшое кровотечение может быть нормальным периодом беременности. Сильное или неконтролируемое кровотечение может указывать на более серьезное осложнение. Если у вас есть кровянистые выделения, вам следует обязательно обратиться к врачу.
Справка из клиники Кливленда:
Возбуждение и нервозность по поводу родов — это нормально. Обсудив признаки и симптомы с вашим лечащим врачом, вы сможете узнать, чего ожидать. Не стесняйтесь озвучивать свои опасения по поводу любого вагинального кровотечения во время беременности.
Потеря слизистой пробки и кровавое шоу во время беременности: близки роды?
Потеря слизистой пробки во время беременности происходит не у всех женщин одинаково, и это не то же самое, что кровавое шоу.
Вот что вам нужно знать об этих распространенных признаках приближения родов.
Что такое слизистая пробка?
Слизистая пробка — это «пробковый» барьер, который закрывает шейку матки, вход в матку, во время беременности. Наряду с амниотическим мешком он помогает защитить вашего ребенка от внешнего мира, пока вы беременны, пока вы не будете готовы к родам.
Что значит потерять слизистую пробку?
Это означает, что слизистая пробка отходит, что является признаком того, что шейка матки размягчается и открывается, чтобы подготовить тело к родам.
Никогда не пытайтесь выдергивать слизистую пробку, так как вы не хотите рисковать инфицированием. Просто постарайтесь позволить природе идти своим чередом (насколько это может быть сложно в захватывающее время, предшествующее родам и родам!).
Как выглядит слизистая пробка?
Слизистая пробка представляет собой прозрачный липкий студенистый шарик слизи.Также он может быть желтым или коричневым. Однако он не должен быть ярким или темно-красным, поэтому, если вы думаете, что это так, позвоните своему практикующему.
Слизистая пробка всегда выходит перед родами. Однако, в то время как некоторые женщины замечают, что пробка проходит, другие полностью пропускают ее.
Знайте: что бы ни случилось, это ничего не предсказывает о том, как в конечном итоге развернется ваш опыт родов.
Означает ли потеря слизистой пробки, что у вас начались схватки?
С точки зрения того, когда начнутся роды после выхода слизистой пробки, это может варьироваться от человека к человеку.В то время как у некоторых женщин слизистая пробка теряется за несколько недель до начала родов, у других она исчезает сразу же после начала родов.
Нет причин для беспокойства, если слизистая пробка отошла даже за несколько недель до срока родов — до фактического начала родов еще может пройти несколько недель. И ваш ребенок по-прежнему в безопасности, даже если вы отключены от сети.
Фактически, ваше тело продолжает вырабатывать цервикальную слизь, чтобы предотвратить инфекцию, что означает, что ребенок все еще плотно изолирован. Так что вы все еще можете заниматься сексом, принимать ванну и заниматься другими делами.
Слизистая пробка обычно выходит до того, как вода отойдет, хотя околоплодные воды могут вытекать через слезу, что не обязательно означает, что слизистая пробка уже потеряна, поскольку она предотвращает попадание бактерий к ребенку, а не к ребенку. вода от вытекания.
Поскольку слизистая пробка со временем может выходить по частям, и многие женщины даже не замечают, когда она теряется, более важно как можно скорее обратиться к врачу, когда у вас отходит вода или у вас течет жидкость.
Как узнать, что у вас роды
Что такое кровавое зрелище?
Кровавое шоу — это выделение слизи с розовым или коричневым оттенком крови. Это означает, что кровеносные сосуды шейки матки разрываются, поскольку она начинает стираться и расширяться — хороший нормальный признак перед родами, если вы приближаетесь к сроку родов.
Если, однако, вы заметите какие-либо значительные изменения в выделениях из влагалища до 37 недель, если они внезапно станут ярко-красной кровью (вместо выделений с прожилками крови) или если вы заметите более выраженное кровотечение, как можно скорее позвоните своему врачу или акушерке, чтобы исключить состояния, требующие немедленной медицинской помощи.
Прохождение кровавого шоу отличается от прохождения слизистой пробки. Хотя у них определенно есть общая слизь, кровавое шоу — это выделения с оттенком крови, что означает, что уже почти пора шоу. Слизистая пробка — это скорее одноразовая, желеобразная капля, что означает, что у вас довольно скоро произойдет первая схватка, но роды не обязательно должны быть прямо за углом.
Через какое время после кровавого шоу у вас будут роды?
Если вы испытали кровавое шоу, обычно можно ожидать, что у вас начнутся схватки в течение следующих дней или двух — если только вы не начинаете быстро, и в этом случае у вас могут быть первые схватки в течение следующих нескольких часов.(Красиво и предсказуемо, правда?). Так что будьте готовы, но пока не выходите за дверь.
Что делать, если вы думаете, что у вас роды
Если у вас кровавое шоу и / или схватки, упакуйте свою больничную сумку и обратитесь к своему практикующему врачу — до родов, вероятно, всего несколько дней.
В противном случае, если вы только что потеряли слизистую пробку, присядьте. Малыша здесь еще нет, но скоро будет. Если врач скажет вам прийти, быстрое вагинальное обследование определит, насколько вы расширены и насколько вы близки к активным родам.
В любом случае, совсем скоро ты родишь своего драгоценного новорожденного!Как выглядит слизистая пробка?
Что такое слизистая пробка?
Слизистая пробка — это толстый комок слизи в цервикальном канале, который действует как защитный барьер для вашего ребенка. Слизь помогает предотвратить попадание бактерий и других источников инфекции в матку и причинение вреда ребенку во время беременности. Пробка может быть выбита во время секса, когда голова вашего ребенка упадет в ваш таз (молния), во время гинекологического осмотра в офисе вашего врача или при начале родов.Если слизистая пробка выходит, но роды не начинаются, ваше тело заменяет ее большим количеством слизи.
Как выглядит слизистая пробка?
Слизистая пробка может быть прозрачной, желтоватой, немного розовой или слегка кровавой. Он может быть толстым и липким или вязким. Вы можете не заметить, когда слизистая пробка выходит, потому что вы, возможно, привыкли видеть обильные выделения из влагалища во время беременности. Кроме того, у некоторых женщин слизистая пробка выходит постепенно в течение нескольких дней и едва заметна.Однако у других женщин слизистая пробка выходит сразу большим скоплением.
Когда я потеряю слизистую пробку?
Вы теряете слизистую пробку незадолго до родов или в начале родов. Это происходит потому, что шейка матки начинает расширяться, и пробка выходит во влагалище. Однако могут потребоваться часы, дни или даже недели, прежде чем роды начнутся после того, как выйдет слизистая пробка.
Что мне делать после потери слизистой пробки?
Потеря слизистой пробки — лишь один из признаков того, что ваше тело готовится к родам, и до того, как вы действительно родите, может пройти некоторое время.Чтобы понять, пора ли ехать в больницу или родильный дом, поищите другие первые признаки родов, такие как регулярные схватки, ощущение того, как ваш ребенок «падает» или опускается ниже в ваш таз, или у вас отходит вода. Если вы не знаете, что делать, позвоните своему врачу или акушерке.
Иногда выделения из влагалища во время беременности могут сигнализировать о серьезной проблеме, такой как предлежание плаценты, отслойка плаценты, преждевременные роды или инфекция. Немедленно позвоните своему врачу, если выделения:
- ярко-красные и больше двух столовых ложек
- Вылезают, когда вам меньше 36 недель беременности
- Зеленые или плохо пахнут
Через какое время после потери слизистой пробки роды начинаются?
Потеря слизистой пробки может быть признаком того, что роды неизбежны.Но для начала родов может потребоваться еще несколько дней или даже недель. Если потеря слизистой пробки сопровождается другими первыми признаками родов, рождение ребенка, скорее всего, близко.
Что такое «кровавое шоу»?
«Кровавое шоу» — это густые кровянистые выделения слизи и крови, которые выделяются во влагалище из шейки матки. Он может быть коричневатого, розового или ярко-красного цвета, густой, студенистый, а иногда и тягучий. Кровавое шоу обычно появляется одновременно или вскоре после слизистой пробки.
Кровянистые выделения образуются, когда шейка матки размягчается, истончается и начинает расширяться при подготовке к родам, в результате чего некоторые кровеносные сосуды в шейке матки разрываются и смешиваются со слизью.
Означает ли кровавое шоу скоро роды?
Не обязательно. Как и в случае слизистой пробки, кровянистые выделения могут появиться за несколько дней или даже недель до родов. Если вы видите кровавое шоу, обратите внимание на другие признаки родов. Не стесняйтесь звонить своему провайдеру, если у вас есть вопросы.
Кровотечение во время беременности может быть признаком проблем.Немедленно позвоните своему врачу, если кровотечение:
- Обильное или у вас есть известная проблема с плацентой, например, предлежание или частичная отслойка плаценты
- Появляется, когда вам меньше 36 недель беременности
- Сопровождается непрерывным абдоминальным боль или боли в спине
Подробнее:
Стадии родов
Как подготовиться к родам
Коричневые выделения во время беременности
Беременны? Не упускайте из виду сгустки крови
Беременная или недавно родившая ребенка? Не забывайте о тромбах.
Хотя сгусток крови может образоваться у любого человека, женщины подвергаются более высокому риску образования сгустка крови во время беременности, родов и до 3 месяцев после родов. Фактически, у беременных женщин в 5 раз больше шансов получить тромб по сравнению с небеременными женщинами. Не позволяйте тромбу испортить вам радость в это волнующее время! Узнайте о сгустках крови, связанных с беременностью, и советах по защите себя и своего ребенка для безопасной и здоровой беременности.
Что такое тромб?
Сгусток крови в глубокой вене (также известный как тромбоз глубоких вен или ТГВ) — это заболевание, которое обычно возникает в голени, бедре, тазу или руке.Если ТГВ не лечить, часть сгустка может оторваться и отправиться в легкие, вызывая закупорку, называемую тромбоэмболией легочной артерии (ТЭЛА). PE может препятствовать попаданию крови в легкие и может быть смертельным. Хотя образование тромбов можно предотвратить, ПЭ является одной из наиболее частых причин смерти, связанной с беременностью, в Соединенных Штатах.
Почему беременные женщины подвергаются более высокому риску образования тромба?
Естественные изменения в организме женщины во время беременности, родов и в течение 3 месяцев после родов могут подвергнуть женщину более высокому риску образования тромба.Во время беременности у женщины легче свертывается кровь, чтобы уменьшить кровопотерю во время схваток и родоразрешения. Беременные женщины также могут испытывать меньший приток крови к ногам на более поздних сроках беременности, потому что растущий ребенок давит на кровеносные сосуды вокруг таза. Кроме того, ограничение или отсутствие движений (неподвижность) из-за постельного режима после родов может ограничить кровоток в ногах и руках, увеличивая риск образования тромба у женщины.
Сгустки крови можно предотвратить: узнайте, как защитить себя и своего ребенка
- Знайте свой риск образования тромба. Беременность является одним из факторов, повышающих риск образования тромба у женщин, но другие факторы могут увеличить риск образования тромба, в том числе:
- Семейный или личный анамнез тромбов или нарушения свертываемости крови;
- Поставка кесаревым сечением;
- Длительная неподвижность (неподвижность), например, во время постельного режима или восстановления после родов;
- Осложнения беременности и родов; и
- Определенные долгосрочные заболевания, такие как заболевания сердца или легких, или диабет.
Вероятность образования тромба увеличивается с увеличением количества факторов риска. Используйте Контрольный список риска образования тромбов для беременных женщин, чтобы определить свой риск.
- Поговорите со своим врачом о своем риске и узнайте, может ли вам помочь план профилактики, который снизит ваши шансы на образование тромба. Используйте Контрольный список для предотвращения образования тромбов для беременных женщин и обсудите его со своим врачом.
- Знайте признаки и симптомы сгустка крови , чтобы при необходимости немедленно обратиться за медицинской помощью.Раннее лечение может помочь предотвратить отрыв ТГВ и его попадание в легкие в виде ПЭ.
- Хотя ТГВ может протекать без каких-либо симптомов, наиболее частыми признаками и симптомами ТГВ являются следующие:
- Отек пораженной конечности
- Боль или болезненность, не вызванные травмой
- Кожа, теплая на ощупь, красная или обесцвеченная
- Хотя ТГВ может протекать без каких-либо симптомов, наиболее частыми признаками и симптомами ТГВ являются следующие:
Если у вас возникнут какие-либо из этих признаков или симптомов, как можно скорее сообщите об этом своему врачу.
- Знайте признаки и симптомы ПЭ и обратитесь за медицинской помощью, чтобы предотвратить смерть.Ниже приведены наиболее распространенные признаки и симптомы ПЭ:
- Затрудненное дыхание
- Боль в груди, усиливающаяся при глубоком вдохе или кашле.
- Кашляет кровью
- Более быстрое сердцебиение или нерегулярное сердцебиение
Немедленно обратитесь за медицинской помощью при появлении любого из этих признаков или симптомов.
- Часто двигайте ногами и тренируйте икроножные мышцы , когда вы путешествуете на большие расстояния (более 4 часов), чтобы улучшить кровоток в ногах.
- Вставайте и ходите, если позволяет место.
- Выполняйте растяжку ног сидя:
- Вытяните ноги прямо и двигайте лодыжками, чтобы подтянуть пальцы ног к себе, а затем оттолкнуть их от себя.
- Подтяните каждое колено к груди и удерживайте его, положив руки на голень в течение 15 секунд. Повторить до 10 раз.
История Дебры
«Я Дебра Тернер Брайант, и я хочу поделиться своим опытом с тромбами во время беременности.Благодаря моей личной истории, я надеюсь, что другие женщины смогут лучше понять вполне реальную возможность образования тромба во время беременности и, возможно, даже спасти жизнь ». Прочтите полную историю Дебры здесь.
Тромбоэмболия легочной артерии при беременности: симптомы и риски образования тромбов | Ваша беременность имеет значение
Беременность вызывает множество изменений в вашем теле, от живота до крови.
Фактически, у беременных женщин в пять раз выше вероятность образования тромбов, чем у небеременных пациенток, потому что во время беременности организм увеличивает производство факторов крови, которые способствуют нормальному свертыванию.Растущая матка также препятствует возвращению крови по венам в нижней части тела. В большинстве случаев эти изменения приводят к поверхностным проблемам, таким как варикозное расширение вен.
Иногда увеличение факторов свертывания крови вместе с уменьшением кровотока в венах от расширяющейся матки может вызвать образование тромбов в ногах. Когда сгусток высвобождается и попадает в легкие, это становится неотложной медицинской помощью, известной как тромбоэмболия легочной артерии (ТЭЛА).
ПЭ встречается редко, затрагивая примерно 1 из 7000 беременностей, согласно 25-му изданию Williams Obstetrics.Однако на ПЭ приходится примерно 11% материнских смертей. Почти две трети смертей, связанных с беременностью, из-за ПЭ произошли после родов.
Если симптомы ПЭ устранены немедленно, доступно эффективное лечение. У легенды тенниса Серены Уильямс образовались тромбы в ногах после рождения дочери в 2018 году. Уильямс, у которой в анамнезе была ПЭ, узнала ее симптомы, которые могут включать одышку и кашель, который может включать кровь, и выступала за себя чтобы получить лекарство от свертывания крови, которое не давало сгусткам достигать ее легких.
Однако ПЭ не всегда вызывает распознаваемые симптомы. Так было в случае с влиятельной фигурой в Instagram Эмили Митчелл, которая за несколько дней до Рождества 2020 года потеряла сознание от фатальной ПЭ, будучи беременной пятым ребенком.
Невозможно точно сказать, у кого может развиться ПЭ, поэтому всем беременным пациенткам и мамам, которые недавно родили, важно знать симптомы. Давайте обсудим, что искать, кто может подвергаться повышенному риску и какие варианты лечения доступны.
Возможные симптомы тромбоэмболии легочной артерии
Наиболее частыми симптомами ПЭ являются одышка и кашель, который может включать кровянистую мокроту. Даже небольшой кашель требует проверки, особенно во время сезона гриппа и продолжающейся пандемии COVID-19.
Кровянистые выделения во время беременности и что они означают
Вагинальное кровотечение во время беременности описывает любой кровоток из влагалища. Термин «кровянистые выделения» описывает легкое вагинальное кровотечение. Около 20% женщин говорят, что у них были кровянистые выделения в первом триместре беременности, и у большинства из этих женщин рождаются здоровые дети, как и около половины всех женщин, у которых во время беременности было какое-либо кровотечение.
По данным Американского колледжа акушерства и гинекологии, около 15–25% женщин имеют некоторое количество кровотечений на ранних сроках беременности (первый триместр). Кровотечение менее распространено — и вызывает большее беспокойство — если оно происходит во втором или третьем триместре.
Как выглядят кровянистые выделения
Как правило, выделения коричневого, красного или розового цвета, которые вы увидите, имеют слегка липкую или вязкую текстуру (поскольку выделения состоят из нескольких капель засохшей крови, смешанной со слизью шейки матки).
Что касается количества, ожидайте очень небольшого количества — обычно это всего несколько капель, которые вы видите, когда вытираете после посещения ванной комнаты или в нижнем белье, но их недостаточно, чтобы пропитать прокладку для трусов.
Кровотечение тяжелее, чем кровянистые выделения, поэтому для защиты одежды требуется подушка, потому что кровь просачивается через нее. Что касается цвета, он обычно красный, хотя это может варьироваться.
Причины появления кровянистых выделений при ранней беременности
Если у вас кровянистые выделения на ранних сроках беременности, это не обязательно повод для беспокойства.У светлых пятен есть несколько различных потенциальных причин, в том числе:
- Полип шейки матки : Во время беременности рядом с шейкой матки больше кровеносных сосудов. Если начальный полип обнаружен при осмотре врача или во время полового акта, он может кровоточить. Полипы шейки матки чаще встречаются у женщин, которые в прошлом рожали естественным путем (растяжение шейки матки), и у тех, кто принимал противозачаточные таблетки в течение длительного периода времени.
- Раздражение шейки матки или влагалища : шейку матки и / или влагалище можно раздражать легче, поскольку во время беременности кровоток увеличивается.Кровянистые выделения могут появиться после секса или после обследования, такого как гинекологический осмотр, мазок Папаниколау или вагинальное УЗИ. Это кровотечение не опасно, и нет необходимости избегать полового акта (или обследования органов малого таза или УЗИ) на ранних сроках беременности.
- Имплантационное кровотечение : Это легкое кровотечение, которое происходит через 6–12 дней после прикрепления оплодотворенной яйцеклетки к слизистой оболочке матки. Это происходит так рано, что некоторые женщины даже не осознают, что они еще беременны, и принимают это за начало регулярного менструального цикла.Этот тип кровянистых выделений может длиться от нескольких часов до нескольких дней.
- Слишком много упражнений : поднятие тяжестей или слишком тяжелая тренировка также могут вызвать появление пятен.
Когда обращаться к врачу
Если у вас очень минимальное кровотечение на ранних сроках беременности и в остальном у вас нет никаких симптомов, вы можете подождать до следующего приема, чтобы поговорить с врачом. Но вы всегда можете позвонить своему врачу в любое время, когда вас это беспокоит.
Первый триместр
Если кровянистые выделения в первом триместре прекращаются в течение дня, случаются только от случая к случаю, не сопровождаются другими симптомами и легкие, то, вероятно, беспокоиться не о чем.
Помните, что у большинства женщин, у которых на ранних сроках были кровянистые выделения, беременность и роды протекали нормально. Однако любое кровотечение во время беременности считается нерегулярным, поэтому вам, возможно, придется пройти обследование, чтобы убедиться, что все в порядке.
Если кровянистые выделения перерастают в более сильное кровотечение, напоминающее менструальные выделения, или вы заметили дополнительные симптомы, такие как спазмы, жар или боль в спине, немедленно обратитесь к врачу.
Более сильное кровотечение может быть признаком чего-то более серьезного, например:
- Внематочная беременность : Это происходит, когда оплодотворенная яйцеклетка имплантируется вне матки, например, в маточные трубы, и не может расти.Поскольку это может привести к разрыву маточной трубы и серьезной кровопотере, важно как можно скорее обратиться к врачу. Вы также можете заметить боль в животе, плече или тазу.
- Инфекция : Инфекция шейки матки (цервицит), области таза или мочевыводящих путей может быть вызвана хламидиозом, гонореей, трихомонадой или генитальным герпесом или инфекциями, не передающимися половым путем, такими как бактериальный вагиноз. Иногда они сопровождаются повышением температуры тела. Цервицит также может возникнуть из-за раздражения диафрагмы или аллергии на латекс в презервативах.
- Выкидыш : Около 80% выкидышей (выкидышей на ранних сроках) происходят в первые 12 недель беременности. Симптомы могут включать более сильное кровотечение, боль в животе или спине, спазмы, а также заметное отхождение тканей. Если начался выкидыш, ничто не может его остановить. Выкидыши происходят более чем в 8–20% беременностей.
- Молярная беременность или гестационная трофобластическая болезнь : Это редкое заболевание, возникающее в результате хромосомных аномалий, описывает, когда аномальная ткань растет в матке, а не в эмбрионе.Хотя это не экстренная ситуация, немедленно обратитесь к врачу. Единственный симптом — кровотечение.
Если вы зайдете к врачу, чтобы выяснить, в чем причина ваших кровянистых выделений, вам, скорее всего, придется пройти вагинальный осмотр. Вы также можете пройти УЗИ, чтобы определить сердцебиение плода, а также сделать анализ крови на хорионический гонадотропин (ХГЧ), чтобы проверить наличие гормона ХГЧ в крови. Эти тесты могут помочь вашему врачу определить, что может быть причиной ваших кровянистых выделений.
Если ваш врач не нашел причин для ваших кровянистых выделений, он или она может посоветовать вам расслабиться, не вставая с ног, больше отдыхая, не поднимая ничего тяжелого и поднимая ноги вверх.Обязательно следуйте инструкциям врача и сразу же позвоните, если заметите какие-либо другие симптомы, такие как боль в спине или животе, лихорадка или усиленное кровотечение.
Второй и третий триместры
Кровянистые выделения или кровотечения во втором или третьем триместре вызывают беспокойство и, скорее всего, связаны с осложнением беременности. Позднее кровотечение иногда может представлять серьезную опасность для вашего плода и для вас.
Всегда сразу звоните своему врачу, если вы заметили кровянистые выделения или кровотечение после первого триместра
Кровотечение может указывать на одно из следующего:
- Отслойка плаценты : Это когда плацента отделяется от стенки матки до или во время родов.
- Преждевременные роды : Роды начались до 37 недели беременности.
- Предлежание плаценты : Плацента расположена низко в матке и частично или полностью покрывает шейку матки.
Признаки труда: знайте, чего ожидать
Признаки родов: знайте, чего ожидать
Знаете ли вы типичные признаки родов? Поймите, через какие изменения претерпит ваше тело, когда вы будете готовиться к родам.
Персонал клиники МэйоВ кино дети часто рождаются быстро и драматично.Мать сгибается пополам от боли от единственной схватки, и внезапно появляется ребенок. В действительности, однако, роды обычно требуют времени, и их ранние признаки могут быть незаметными. Вот что вам нужно знать об общих признаках родов.
Удаление: истончение шейки матки
До родов нижняя часть матки, называемая шейкой, обычно имеет длину от 3,5 до 4 см. В начале родов шейка матки смягчается, укорачивается и истончается (стирается). Вы можете чувствовать дискомфорт, но нерегулярные, не очень болезненные сокращения или вообще ничего.
Сглаживание часто выражается в процентах. При нулевом сглаживании шейка матки имеет длину не менее 2 сантиметров (см) или очень толстая. Перед вагинальными родами шейка матки должна быть стерта на 100 процентов или полностью истончена.
Расширение: открытие шейки матки
Еще один признак родов — шейка матки начинает открываться (расширяться). Ваш лечащий врач измерит расширение в сантиметрах от нуля (без расширения) до 10 (при полном расширении).
Сначала эти изменения шейки матки могут быть очень медленными.Когда у вас начнутся активные роды, будьте готовы к более быстрому расширению.
Увеличение выделений из влагалища
Во время беременности толстая слизистая пробка блокирует отверстие шейки матки, чтобы предотвратить попадание бактерий в матку. В конце третьего триместра эта пробка может попасть во влагалище. Вы можете заметить увеличение прозрачных, розовых или слегка кровянистых выделений из влагалища. Это может произойти за несколько дней до начала родов или в начале родов.
Если вагинальное кровотечение такое же сильное, как при нормальном менструальном периоде, немедленно обратитесь к своему врачу.Обильное вагинальное кровотечение может быть признаком проблемы.
Вложение: выброс энергии
Вы можете проснуться однажды утром, чувствуя себя бодрым, с желанием наполнить морозильную камеру приготовленными блюдами, поставить кроватку и расставить одежду вашего ребенка по цвету. Это побуждение широко известно как инстинкт гнездования.
Гнездование может начаться в любой момент беременности, но для некоторых женщин это признак приближения родов. Делайте то, что должны, но не утомляйте себя. Сохраните свою энергию для более тяжелой работы впереди.
Чувство, что ребенок упал ниже
Осветление — это термин, используемый для описания того, когда голова ребенка глубоко погружается в ваш таз. Это может привести к изменению формы вашего живота. Это изменение может произойти от нескольких недель до нескольких часов до начала родов.
Разрыв плодных оболочек: ваша вода разрывается
Амниотический мешок — это наполненная жидкостью мембрана, которая смягчает матку вашего ребенка. В начале или во время родов происходит разрыв плодных оболочек — это также называется разрывом воды.
Когда вода отходит, вы можете испытывать нерегулярную или непрерывную струйку небольшого количества водянистой жидкости из влагалища или более очевидный поток жидкости. Если вода отошла — или если вы не уверены, является ли жидкость околоплодными водами, мочой или чем-то еще, — немедленно обратитесь к своему врачу или отправляйтесь в родильное учреждение. Вы и ваш ребенок будете обследованы, чтобы определить следующие шаги.
Как только ваш амниотический мешок перестает быть целым, время становится важным.Чем дольше начнутся роды после того, как у вас отошли воды — если они еще не начались — тем выше риск развития инфекции для вас или вашего ребенка. Ваш лечащий врач может стимулировать сокращения матки до того, как роды начнутся сами по себе (индукция родов).
схватки: когда начинаются схватки
В течение последних нескольких месяцев беременности вы можете испытывать периодические, иногда болезненные, схватки — ощущение, что ваша матка сжимается и расслабляется.Это называется сокращением Брэкстона-Хикса.
Чтобы отличить схватки Брэкстона-Хикса от настоящих, ответьте на следующие вопросы:
- Схватки регулярны? Измерьте время схваток от начала одного до начала следующего. Ищите регулярные сокращения, которые становятся все сильнее и ближе друг к другу. Ложные схватки останутся нерегулярными.
- Как долго они служат? Время, сколько длится каждое сокращение.Истинные схватки длятся от 30 до 70 секунд.
- схватки прекращаются? Истинные схватки продолжаются независимо от вашего уровня активности или положения. При ложных родах схватки могут прекращаться, когда вы ходите, отдыхаете или меняете положение.
Ожидать ложных тревог
Помните, никто не знает наверняка, что вызывает роды, и опыт каждой женщины уникален. Иногда трудно сказать, когда начинаются роды.
Не стесняйтесь звонить своему врачу, если вы не уверены, рожаете ли вы.Преждевременные роды могут быть особенно незаметными. Если у вас есть какие-либо признаки родов до 37 недель, особенно если вы также испытываете мажущие выделения из влагалища, проконсультируйтесь с врачом.
Если вы приедете в больницу с ложными родами, не стесняйтесь и не расстраивайтесь. Думайте об этом как о тренировке. Настоящая вещь, скорее всего, в пути.
14 мая 2019 Показать ссылки- Роды и роды. Национальный информационный центр женского здоровья. http: //www.womenshealth.gov / Pregnancy / childbirth -yond / Labor-Birth.html. По состоянию на 13 июня 2016 г.
- Габбе С.Г. и др. Нормальные роды и роды. В кн .: Акушерство: нормальная и проблемная беременность. 6-е изд. Филадельфия, Пенсильвания: Сондерс Эльзевир; 2012. http://www.clinicalkey.com. По состоянию на 13 июня 2016 г.
- Часто задаваемые вопросы. Роды, родоразрешение и послеродовой уход FAQ004. Как узнать, когда начались роды. Американский колледж акушеров и гинекологов. http://www.acog.org/Patients/FAQs/How-to-Tell-When-Labor-Begins.По состоянию на 13 июня 2016 г.
- Herbst A, et al. Время между разрывом мембраны и родами и сепсис у доношенных новорожденных. Акушерство и гинекология. 2007; 110: 612.
- Cunningham FG, et al. Физиология труда. В: Акушерство Уильямса. 24-е изд. Нью-Йорк, штат Нью-Йорк: компании McGraw-Hill; 2014.



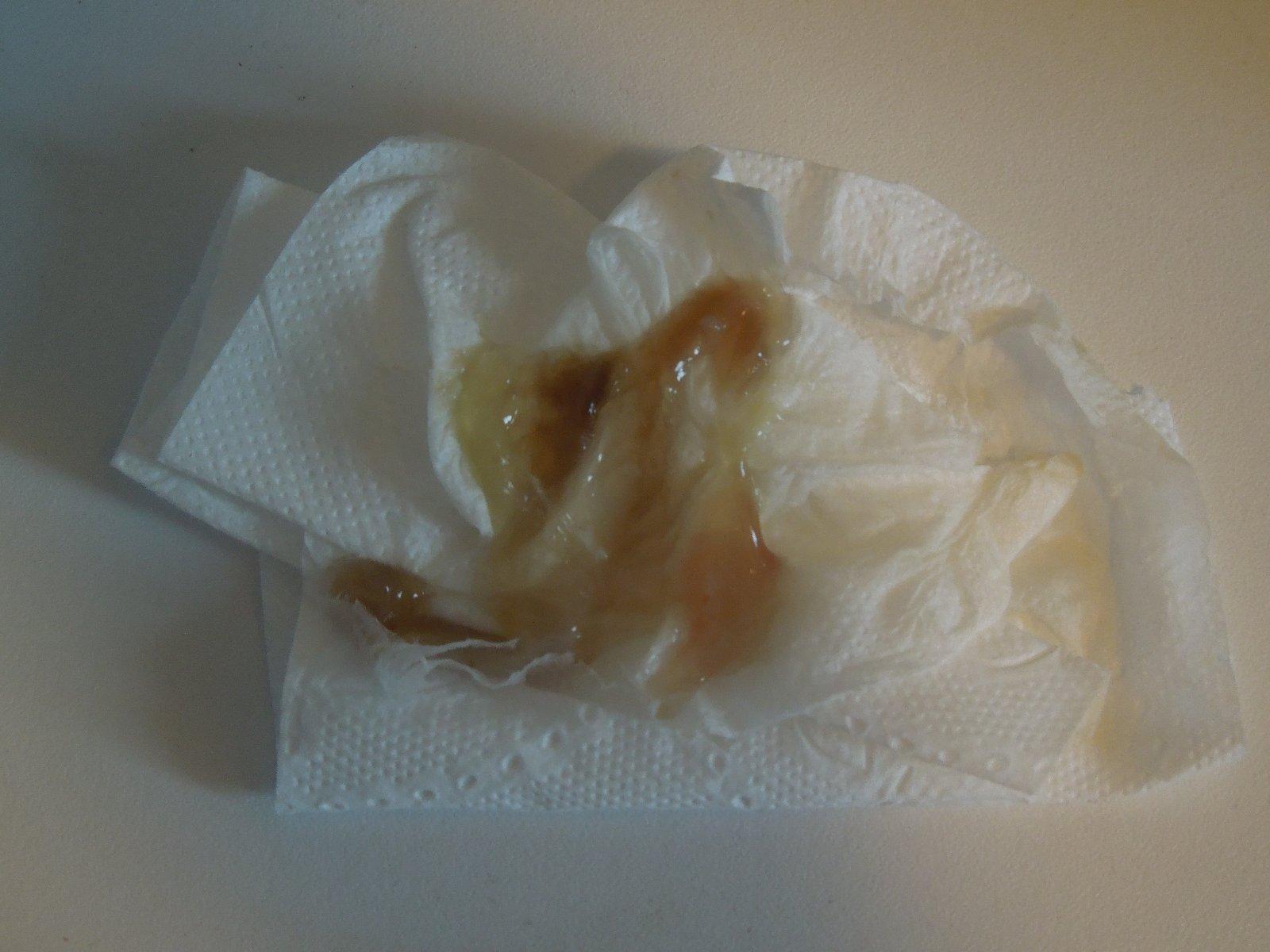
 Также у больного замечается жар, кашель, проблемы с дыханием, плохое самочувствие и постоянное ощущение холода.
Также у больного замечается жар, кашель, проблемы с дыханием, плохое самочувствие и постоянное ощущение холода. Также наличие в легких паразитов проявляется в реакциях аллергического характера, жаре и затрудненном дыхании.
Также наличие в легких паразитов проявляется в реакциях аллергического характера, жаре и затрудненном дыхании. После операции врачи предупреждают о таком последствии, и кровохаркание не должно вызывать опасений.
После операции врачи предупреждают о таком последствии, и кровохаркание не должно вызывать опасений.


 В выделяющихся мокротах через время начинают появляться сгустки и прожилки крови. Состояние больного постепенно ухудшаться, особенно по утрам. Порой очень сложно бывает откашляться, что не придает аппетита и ведет к снижению веса пациента. В области грудной клетки возникает неприятное ощущение жжения.
В выделяющихся мокротах через время начинают появляться сгустки и прожилки крови. Состояние больного постепенно ухудшаться, особенно по утрам. Порой очень сложно бывает откашляться, что не придает аппетита и ведет к снижению веса пациента. В области грудной клетки возникает неприятное ощущение жжения. В стадии абсцесса наблюдается резкий рост температурных показателей тела больного (цифры на градуснике могут доходить до 40 оС и выше). Боли в грудной клетке усиливаются. При приступах наблюдается выход гноя и коричнево – зеленоватых мокрот, отягощенных неприятным гнилостным запахом. Количество кровяных вкраплений увеличивается. В ночное время слизь и гной застаиваются в бронхах и легких, поэтому утром, после сна, больному необходимо хорошо откашляться, освободиться от застойных продуктов. Кашель очень сильный, «выворачивающий наизнанку», но после отхождения мокрот, наступает временное облегчение, могут снизиться и показатели на градуснике.
В стадии абсцесса наблюдается резкий рост температурных показателей тела больного (цифры на градуснике могут доходить до 40 оС и выше). Боли в грудной клетке усиливаются. При приступах наблюдается выход гноя и коричнево – зеленоватых мокрот, отягощенных неприятным гнилостным запахом. Количество кровяных вкраплений увеличивается. В ночное время слизь и гной застаиваются в бронхах и легких, поэтому утром, после сна, больному необходимо хорошо откашляться, освободиться от застойных продуктов. Кашель очень сильный, «выворачивающий наизнанку», но после отхождения мокрот, наступает временное облегчение, могут снизиться и показатели на градуснике. При острой или хронической форме течения заболевания, больной страдает на достаточно частые и интенсивные спазмирующие приступы, вызывающие болевую симптоматику, выход больших объемов вязкой слизи, иногда с прожилками крови. Преимущественно, усиление кашля наблюдается в утреннее время.
При острой или хронической форме течения заболевания, больной страдает на достаточно частые и интенсивные спазмирующие приступы, вызывающие болевую симптоматику, выход больших объемов вязкой слизи, иногда с прожилками крови. Преимущественно, усиление кашля наблюдается в утреннее время. Сопутствующей симптоматикой, кроме кровяных выделений, бывает отдышка и сильная острая боль за грудиной.
Сопутствующей симптоматикой, кроме кровяных выделений, бывает отдышка и сильная острая боль за грудиной. Такой сбой провоцирует продолжительные и частые воспалительные и простудные заболевания.
Такой сбой провоцирует продолжительные и частые воспалительные и простудные заболевания. Это исследование дает возможность получить полную картину изменений, которые затронули интересующую доктора область. С помощью него диагностируется абсцесс, злокачественная опухоль, туберкулез, бронхоэктатическое заболевание.
Это исследование дает возможность получить полную картину изменений, которые затронули интересующую доктора область. С помощью него диагностируется абсцесс, злокачественная опухоль, туберкулез, бронхоэктатическое заболевание.
 Больше потреблять овощей и фруктов.
Больше потреблять овощей и фруктов.