причины, симптомы, диагностика и лечение
Гидроторакс – это синдром плеврального выпота, обусловленный накоплением жидкости невоспалительного происхождения (транссудата). Сопровождается тяжестью в груди, одышкой, цианотичным оттенком кожи, снижением толерантности к нагрузкам. Возможно сочетание с гидроперикардом, асцитом. Гидроторакс диагностируется по данным эхографии плевральных полостей, рентгеноскопии легких, диагностической пункции. Лечение подразумевает эвакуацию плеврального выпота на фоне диеты, медикаментозной патогенетической терапии или хирургического лечения основного заболевания.
Общие сведения
Термин «гидроторакс» состоит из двух греческих корней: «hydor» – вода, «thorax» ‒ грудная клетка и в переводе буквально означает «грудная водянка». В отличие от плеврита, при котором выпот имеет воспалительное происхождение (экссудат), при гидротораксе в полости плевры скапливается невоспалительная жидкость (транссудат). Плевральные выпоты различного генеза диагностируются у 5-10% пациентов терапевтических стационаров. Около 30-40% из них приходится на кардиогенный гидроторакс.
Плевральные выпоты различного генеза диагностируются у 5-10% пациентов терапевтических стационаров. Около 30-40% из них приходится на кардиогенный гидроторакс.
Гидроторакс
Причины гидроторакса
Образование плеврального транссудата всегда вторично по отношению к основному заболеванию. В большинстве случаев гидроторакс сопутствует декомпенсированной сердечно-сосудистой патологии, реже – болезням печени, почек, эндокринной системы, средостения. В числе основных этиофакторов выступают:
- Хроническая сердечная недостаточность.
- Нефротический синдром. Является следствием гломерулонефритов, амилоидоза почек, коллагенозов, токсической нефропатии и др. На фоне гипопротеинемии и гипоальбуминемии развиваются генерализованные отеки, гидроперикард, гидроторакс, асцит.
 Аналогичный механизм образования плеврального выпота характерен для алиментарной дистрофии.
Аналогичный механизм образования плеврального выпота характерен для алиментарной дистрофии. - Цирроз печени. Гидроторакс развивается у 5-10% больных в терминальной фазе цирроза печени. Он обусловлен гипоальбуминемией, портальной гипертензией, сопутствующим асцитом.
- Перитонеальный диализ. При проведении данной процедуры гидроторакс возникает вследствие перемещения диализирующего раствора из брюшной полости в плевральную. При этом 90% случаев приходится на правосторонний гидроторакс.
- Опухоли. Новообразования средостения, сдавливающие лимфатические и венозные магистрали, способствуют развитию синдрома ВПВ, гидроторакса. Среди неоплазий средостения лидируют тератомы, лимфомы, тимомы, дермоидные кисты. Полисерозит, включающий плевральный выпот, возникает у пациенток с синдромом Мейгса.
- Микседема. Механизм образования транссудата при тяжелом гипотиреозе неизвестен. Предполагается, что это связано с застоем лимфы ввиду низкого содержания тиреоидных гормонов.

- ТЭЛА. При тромбоэмболии легочной артерии выпот может иметь как характер транссудата, так и экссудата. Первый характерен для острого легочного сердца, второй – для инфаркта легкого.
Патогенез
Механизмы накопления плеврального транссудата могут быть различными. Застойные выпоты образуются в результате повышение гидростатического давления в системном круге кровообращения. Данный механизм реализуется при неэффективной сердечной деятельности ‒ правожелудочковой или бивентрикулярной недостаточности. Венозный застой создает условия для увеличения продукции и снижения резорбции транссудата. Более чем у 80% пациентов с ХСН выпот имеет двустороннюю локализацию. Транссудат чаще серозный, реже – серозно-геморрагический.
Диспротеинемический гидроторакс формируется при почечной, печеночной, белково-энергетической недостаточности. Вследствие гипоальбуминемии снижается онкотическое давление плазмы, происходит транссудация жидкости из сосудистого русла в полости тела и межтканевые пространства. При нефротическом синдроме выпот чаще двусторонний.
При нефротическом синдроме выпот чаще двусторонний.
Гидроторакс при перитонеальном диализе, цирротическом асците развивается как следствие прямого движения жидкости из брюшной полости через щелевые пространства диафрагмы в грудную полость. Этому способствует ряд факторов: повышение внутрибрюшного давления, градиент давления между брюшной и плевральной полостями, снижение онкотического давления. Печеночный гидроторакс в 85% случаев имеет правостороннюю локализацию, в 13% ‒ левостороннюю, у 2% больных – билатеральную. Гидроторакс при неоплазиях средостения связан с сосудистой компрессией, вызывающей локальное нарушение лимфо- и кровооттока.
Транссудат представляет собой прозрачную бесцветную или слегка желтоватую жидкость. Для него характерен удельный вес <1015, содержание белка <30 г/л, отрицательная реакция Ривальта. Количество транссудата при гидротораксе варьирует от 100 мл до 1 л и более, что обусловливает выраженность клинической картины.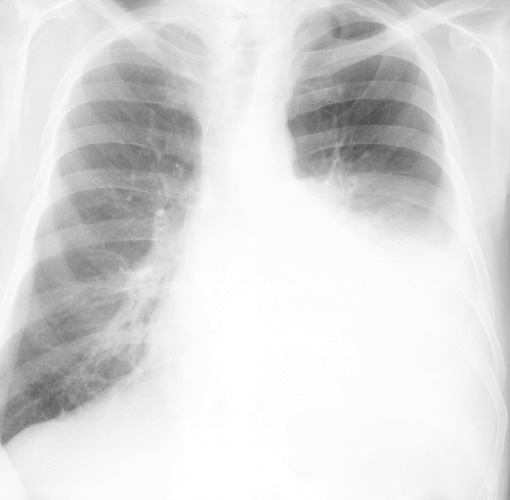 Скопление выпота между плевральными листками вызывает сдавление части легкого и развитие дыхательной недостаточности.
Скопление выпота между плевральными листками вызывает сдавление части легкого и развитие дыхательной недостаточности.
Классификация
По локализации плевральные выпоты делятся на односторонние (право- и левосторонние) и двусторонние (билатеральные). Двусторонние выпоты могут быть симметричными и асимметричными. С учетом количества транссудата различают гидроторакс:
- осумкованный;
- частичный;
- тотальный.
Симптомы гидроторакса
Клиника развивается постепенно или относительно быстро в зависимости от скорости накопления транссудата в грудной полости. Наиболее характерным признаком гидроторакса служит нарастающая одышка: сначала она появляется только при физической активности, затем становится постоянной и беспокоит в покое. Иногда возникает сухой кашель, набухают шейные вены. Возможно появление периферических отеков, асцита, гидроперикарда, анасарки.
Отмечается диффузный цианоз, акроцианоз. Боль в груди на стороне гидроторакса не является постоянным признаком, появляется, главным образом, при увеличении объема жидкости и в стадии рассасывания. Может иметь место сглаженность или выбухание межреберных промежутков на стороне поражения. Больные отмечают, что им легче лежать на больном боку или находиться в полусидячем положении. При остром напряженном гидротораксе развивается выраженная дыхательная недостаточность, артериальная гипотензия. Лихорадка для неосложненного гидроторакса не характерна.
Боль в груди на стороне гидроторакса не является постоянным признаком, появляется, главным образом, при увеличении объема жидкости и в стадии рассасывания. Может иметь место сглаженность или выбухание межреберных промежутков на стороне поражения. Больные отмечают, что им легче лежать на больном боку или находиться в полусидячем положении. При остром напряженном гидротораксе развивается выраженная дыхательная недостаточность, артериальная гипотензия. Лихорадка для неосложненного гидроторакса не характерна.
Осложнения
У пациентов с печеночным гидротораксом может возникнуть перитонит, служащий источником вторичного инфицирования плеврального выпота, или спонтанная бактериальная эмпиема плевры. Заподозрить данные состояния следует при наличии у больного с циррозом и плевральным выпотом лихорадки с ознобом, боли в грудной и брюшной полости. Персистирующий и прогрессирующий нефротический синдром в течение 3-10 лет приводит к ХПН.
Массивный или стремительно нарастающий гидроторакс может стать причиной коллабирования легкого, тяжелых дыхательных расстройств и летального исхода.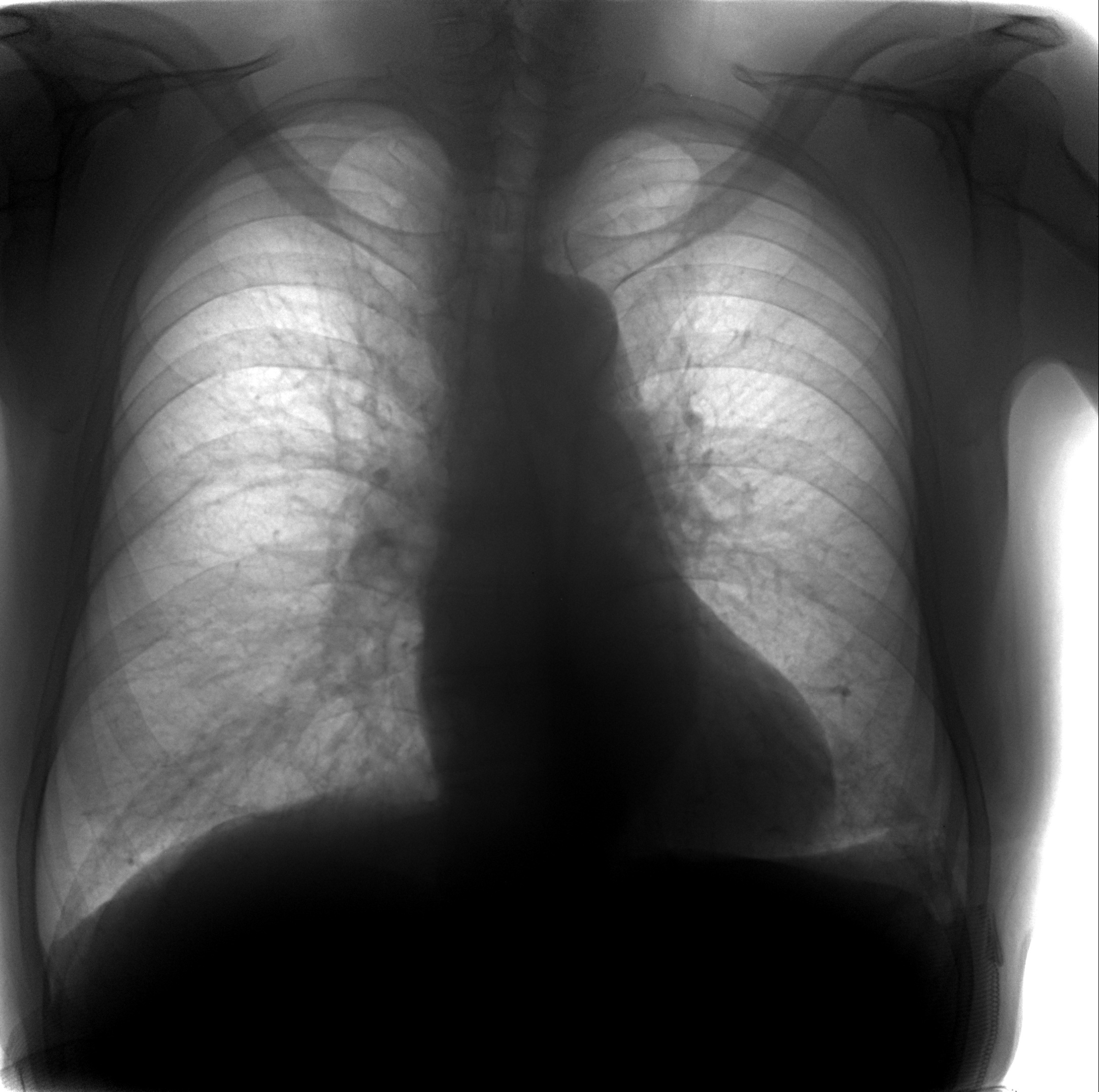 Гидроторакс всегда указывает на декомпенсацию основного заболевания и может служить предиктором его неблагоприятного течения.
Гидроторакс всегда указывает на декомпенсацию основного заболевания и может служить предиктором его неблагоприятного течения.
Диагностика
На наличие выпота указывают данные физикального осмотра и текущие жалобы пациента. Первичный осмотр проводится врачом-терапевтом или пульмонологом, дальнейшее ведение больных осуществляется профильным специалистом: кардиологом, гепатологом, нефрологом, эндокринологом.
Характерными объективными признаками являются тахипноэ, асимметрия грудной клетки, ограничение подвижности пораженной стороны при дыхании. Над местом скопления жидкости отмечается тупой перкуторный звук, дыхание ослаблено или не выслушивается. Для подтверждения гидроторакса применяется следующий диагностический алгоритм:
- УЗИ плевральных полостей. Сонография позволяет выявить наличие даже минимального объема выпота в грудной полости, с высокой точностью определить его количество. Кроме этого, ультразвук используется для постановки метки и контроля при проведении плевральной пункции.

- Рентген легких. Рентгенологическим признаком плеврального выпота служит гомогенное затемнение легочных полей с косой верхней границей жидкости. При наличии одностороннего гидроторакса тень средостения смещается в здоровую сторону. Для исключения изменений в легких, плевре, средостении показана МСКТ грудной клетки.
- Диагностическая пункция. Плевральная пункция преследует двоякую цель: получение выпота для его дальнейшего анализа и удаление избыточной жидкости из плевральной полости с целью уменьшению дыхательной дисфункции. Плевральный выпот подлежит микроскопическому, цитологическому, биохимическому, бактериологическому исследованию.
- Дополнительные исследования. Для поиска причины гидроторакса целесообразно выполнение УЗИ органов брюшной полости и почек, средостения, щитовидной железы. При подозрении на ХСН проводится ЭхоКС, электрокардиография. Из методов лабораторной диагностики могут быть показаны общий анализ мочи, биохимия крови (КЩС, альбумин, электролиты, печеночные ферменты, креатинин, мочевина и др.
 ), гормональные исследования (тиреодный профиль).
), гормональные исследования (тиреодный профиль).
Дифференциальная диагностика
При получении данных за наличие плеврального выпота важно дифференцировать его характер (транссудат или экссудат) и исключить другие похожие состояния:
Для этого в первую очередь необходимо определить причину появления патологического содержимого (травма, инфекция, опухолевый процесс и пр.).
Лечение гидроторакса
Консервативное лечение
Основные принципы терапии – устранение плеврального выпота и коррекция первопричины патологического состояния. С целью уменьшения дыхательных расстройств проводят разгрузочные пункции или постоянное дренирование плевральной полости. Дальнейшее лечение подбирается с учетом основного заболевания.
Во всех случаях рекомендована лечебная диета (стол №7, №10). Из рациона исключают соль, ограничивают потребление жидкости и животного белка, обогащают диету калийсодержащими продуктами (сухофруктами, овощами).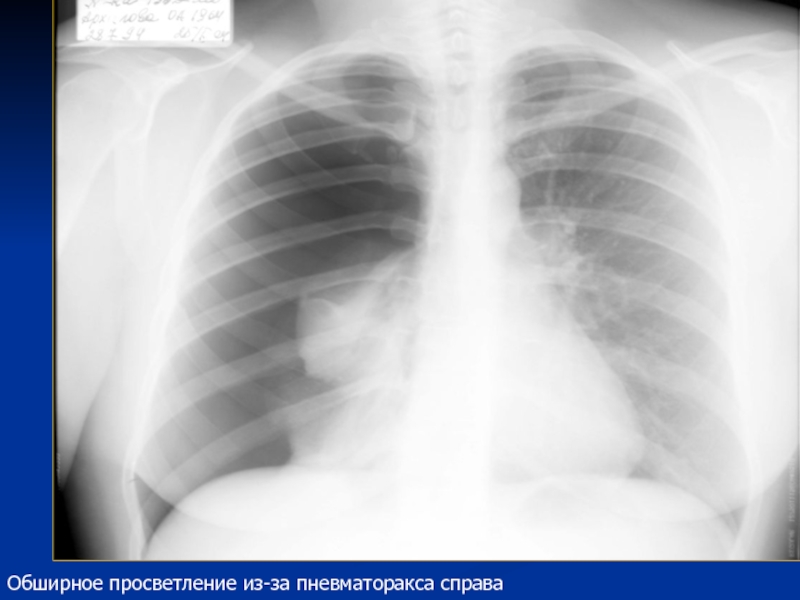 Устраивают специальные разгрузочные дни.
Устраивают специальные разгрузочные дни.
При ХСН основной задачей служит уменьшение нагрузки на сердце и нормализация сократительной функции, в связи с чем применяются диуретики, сердечные гликозиды. При печеночном гидротораксе рекомендуются гепатопротекторы, превентивная антибиотикотерапия цефалоспоринами 3-го поколения.
Терапия нефротического синдрома требует назначения иммуносупрессантов, диуретиков, антикоагулянтов, гипотензивных средств, внутривенных инфузий альбумина. При микседеме проводят заместительную терапию гормонами щитовидной железы.
Хирургические методы
При наличии цирротического асцита наряду с торакоцентезом выполняется лапароцентез. Для нормализации портального кровообращения проводится трансъюгулярное внутрипеченочное портосистемное шунтирование. Наиболее радикальным методом лечения цирроза является трансплантация печени. При неосуществимости радикальной хирургической тактики прибегают к торакоскопическому закрытию дефектов диафрагмы и плевродезу.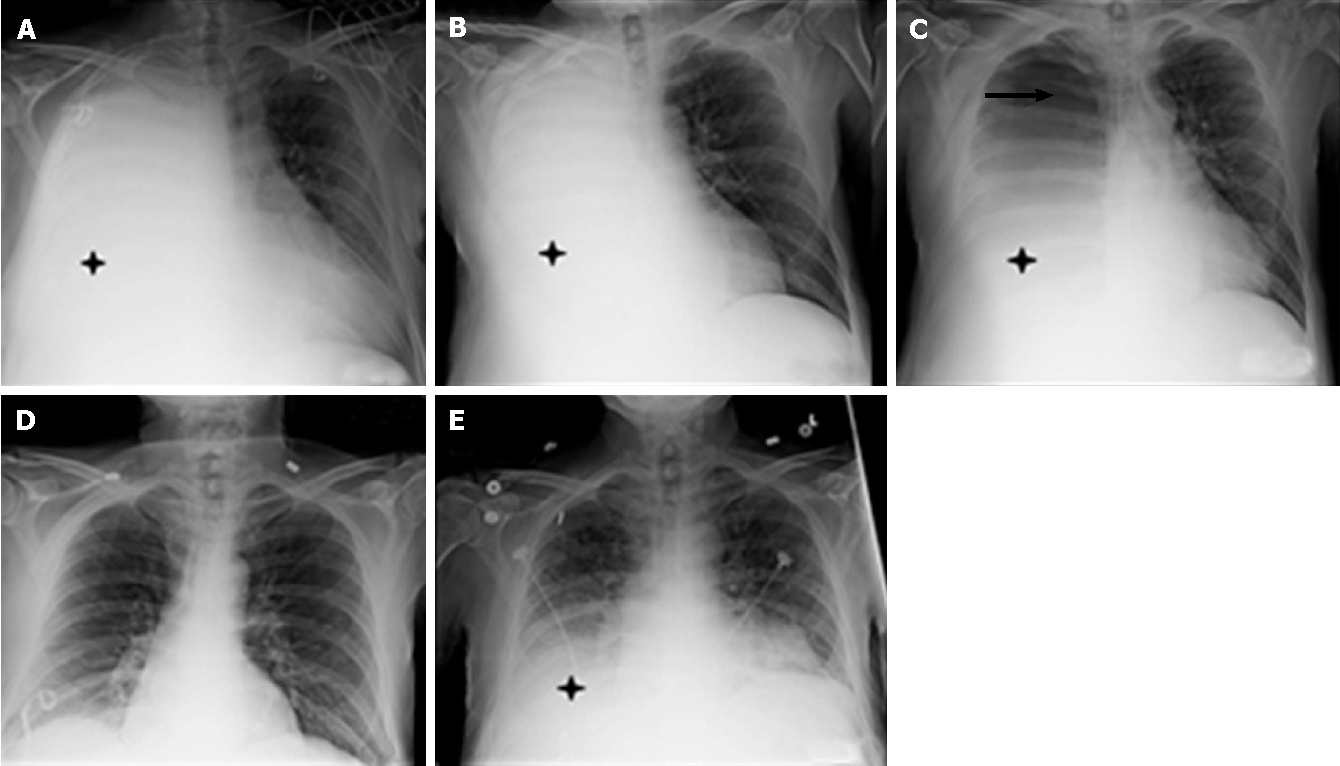 Опухоли средостения удаляют с помощью видеоторакоскопии или открытым способом.
Опухоли средостения удаляют с помощью видеоторакоскопии или открытым способом.
Прогноз и профилактика
Гидроторакс купируется при достижении компенсации основной патологии. Для этого необходимо проведение полного курса стационарного лечения, последующее соблюдение всех врачебных рекомендаций, отказ от вредных привычек. При прогрессировании органной недостаточности прогноз неблагоприятный. Профилактика гидроторакса заключается в недопущении критического снижения функции сердца печени, почек, ЩЖ, регулярном прохождении диспансеризации.
Гидроторакс. Клиническая картина и диагностика гидроторакса!
1.Что такое гидроторакс
Так называемая «плевральная полость», расположенная между париетальными и висцеральными листками плевры лёгких, в норме содержит некоторый объём жидкости. Данная анатомическая особенность обеспечивает скольжение плевральных листков относительно друг друга в процессе дыхания. Объём этой жидкости не должен превышать 1-2 мл, однако в некоторых случаях происходит избыточное накопление транссудата в плевральной полости. Такое состояние называется «гидроторакс». Он может быть односторонним или симметричным.
Данная анатомическая особенность обеспечивает скольжение плевральных листков относительно друг друга в процессе дыхания. Объём этой жидкости не должен превышать 1-2 мл, однако в некоторых случаях происходит избыточное накопление транссудата в плевральной полости. Такое состояние называется «гидроторакс». Он может быть односторонним или симметричным.
В отличие от экссудата, содержащего в своём составе значительное количество белков (до 30%) и ферментов, транссудат является более водянистой жидкостью. Он чаще всего прозрачен, почти не содержит свойственных плазме ферментов, а белка в нём обнаруживается не более 3%.
Накопление жидкости в плевральной полости в подавляющем большинстве случаев развивается как осложнением других заболеваний. Гидроторакс неясной этиологии – редкое явление, относимое, скорее, к погрешностям диагностики.
Хотя гидроторакс локализуется в лёгких, он чаще всего имеет симптоматику сердечнососудистых нарушений. Проблемы с дыханием самим больным ощущаются реже. Накопление жидкости происходит постепенно. На протяжении значительного периода жидкость пропотевает через сосудистые стенки капиллярной сети и наполняет плевральную полость.
Проблемы с дыханием самим больным ощущаются реже. Накопление жидкости происходит постепенно. На протяжении значительного периода жидкость пропотевает через сосудистые стенки капиллярной сети и наполняет плевральную полость.
Обязательно для ознакомления!
Помощь в госпитализации и лечении!
2.Причины гидроторакса
Этиопатогенетической причиной гидроторакса чаще всего выступает хроническая сердечнососудистая недостаточность, для которой характерны застойные явления в тканях и органах всего организма. К примеру, перикардит и серьёзные пороки сердца в большинстве случаев сопровождаются нарушениями, связанными с задержкой жидкости и капиллярной недостаточностью.
Одной из распространённых причин также являются заболевания почек. Нарушения в чашечно-лоханочном аппарате мочевыделительной системы приводят к гиперпротеинемии. Развивающаяся почечная недостаточность приводит к двустороннему гидротораксу при амилоидозе и на фоне нефротического синдрома.
Нарушения в чашечно-лоханочном аппарате мочевыделительной системы приводят к гиперпротеинемии. Развивающаяся почечная недостаточность приводит к двустороннему гидротораксу при амилоидозе и на фоне нефротического синдрома.
Правосторонний гидроторакс характерен при циррозе печени. У 10 пациентов их ста, имеющих этот диагноз, жидкость из брюшины проникает в правую часть плевральной полости лёгких вследствие изменений, затрагивающих ткани диафрагмы в области печени.
Опухолевые заболевания органов средостения в ряде случаев также сопровождаются накоплением транссудата в лёгких.
Запись на консультацию
Посетите нашу страницу
Пульмонология
3.Клиническая картина и диагностика гидроторакса
Гидроторакс часто сочетается с признаками накопления жидкости в подкожно-жировой клетчатке и других полостях тела (перикардиальной, брюшной).
Транссудат в объёме 100-150 мл при малом гидротораксе не имеет выраженной клинической картины. Компрессия органов грудной клетки начинает проявляться лишь при большом скоплении лимфы в плевральной полости. Дебют этого состояния обычно не острый – симптоматика усугубляется постепенно.
Прогрессирующее течение гидроторакса характеризуется следующими нарастающими симптомами:
- одышка;
- тяжесть в области диафрагмы;
- неудовлетворённость вдохом и другие проявления затруднённого дыхания.
В дифференциальной диагностике гидроторакса важно исключить пневмоторакс, признаками которого является выраженный болевой синдром и проявления воспалительного характера (повышение температуры, общее недомогание, слабость).
Визуальный осмотр может выявить акроцианоз кожных покровов (синюшность кожи) со стороны скопления транссудата. Больной, как правило, стремится принять вынужденную полусидячую позу. Осмотр проводится путём пальпации, перкуссии границ сердца и лёгочного звука.
Для уточнения диагноза могут быть назначены следующие диагностические мероприятия:
- компьютерная томография;
- рентгеноскопия;
- ультразвуковая диагностика;
- плевральная пункция с целью последующего микробиологического и цитологического исследования.
Также показан общий и биохимический анализ крови и проведение пробы Ривальта, которая при наличии гидроторакса даёт отрицательный результат.
Запись на консультацию
О нашей клинике
м. Чистые пруды
Страница Мединтерком!
4.Лечение гидроторакса
Лечение гидроторакса, исходя из того, что данная патология не является самостоятельной нозологической единицей, заключается в устранении первопричин, спровоцировавших скопление жидкости.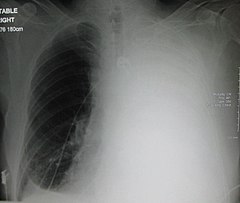
Если этиопатогенетически гидроторакс связан с сердечнососудистой недостаточностью, комплексная терапия включает не только препараты, поддерживающие работу сердца, но и сочетается с мерами, направленными на коррекцию образа жизни больного. Рекомендуется внести изменения в режим труда и отдыха, сон, диету, физическую активность. Для вывода жидкости необходимо ограничить приём поваренной соли. Из лекарственных препаратов могут быть назначены:
- гликозиды;
- ингибиторы фосфодиэстеразы;
- диуретики;
- ингибиторы АПФ;
- периферические вазодилататоры.
При связи гидроторакса с почечной недостаточностью отёчно-нефрофитовый синдром требует постельного режима, полного исключения соли в питании, контроля диуреза. Лечебная тактика опирается на результаты диагностики – препараты назначаются в зависимости от первопричин и динамики заболевания почек.
Оперативная помощь может потребоваться при неэффективности консервативного лечения, а также в случаях развития острых дыхательных расстройств и сердечнососудистой недостаточности.
Запись на консультацию
Гидроторакс — это… Что такое Гидроторакс?
скопление жидкости невоспалительного происхождения (транссудата) в плевральных полостях. Может возникать при сердечной недостаточности, сопровождающейся застоем крови в малом круге кровообращения; заболеваниях почек, особенно с формированием нефротического синдрома; циррозах печени; асците различного генеза; синдроме нарушенного всасывания; алиментарной дистрофии; перитонеальном диализе; при опухолях средостения.
Основным механизмом накопления жидкости в плевральных полостях при сердечной недостаточности является повышение гидростатического давления в большом и малом кругах кровообращения. Формирование Г. при болезнях почек, синдроме нарушенного всасывания, алиментарной дистрофии обусловлено снижением онкотического давления плазмы крови в результате гипоальбуминемии. Развитие Г. при асците и перитонеальном диализе связано с непосредственным поступлением жидкости из брюшной полости в плевральную через поры в диафрагме в результате повышения внутрибрюшного давления. При циррозах печени Г. может быть обусловлен как гипоальбуминемией, так и проникновением асцитической жидкости из брюшной полости в плевральную. Г. при опухолях средостения возникает вследствие местного нарушения оттока крови и лимфы.
При циррозах печени Г. может быть обусловлен как гипоальбуминемией, так и проникновением асцитической жидкости из брюшной полости в плевральную. Г. при опухолях средостения возникает вследствие местного нарушения оттока крови и лимфы.
 При физикальном исследовании над зоной накопления жидкости удается выявить ослабление или отсутствие голосового дрожания; приглушенный или тупой перкуторный звук с косой верхней границей; отсутствие дыхательных шумов. Важным диагностическим признаком плеврального выпота является смещение перкуторной границы тупости при изменении положения больного.
Рентгенологическое исследование позволяет обнаружить гомогенную тень жидкости с верхней границей, смещающейся при наклоне тела. Обязательным условием правильного распознавания плеврального выпота является рентгенологическое исследование в латеропозиции. С помощью ультразвукового метода можно выявить даже небольшое количество жидкости в плевральной полости и выбрать место для плевральной пункции. Плевральная пункция позволяет уточнить характер плеврального выпота и провести дифференциальный диагноз с плевритом, Гемотораксом, хилотораксом (см. Грудной проток). Транссудат в отличие от экссудата, накапливающегося в плевральной полости при плеврите, представляет собой прозрачную жидкость соломенно-желтого цвета, иногда геморрагического характера, не имеющую запаха, с щелочной реакцией.
При физикальном исследовании над зоной накопления жидкости удается выявить ослабление или отсутствие голосового дрожания; приглушенный или тупой перкуторный звук с косой верхней границей; отсутствие дыхательных шумов. Важным диагностическим признаком плеврального выпота является смещение перкуторной границы тупости при изменении положения больного.
Рентгенологическое исследование позволяет обнаружить гомогенную тень жидкости с верхней границей, смещающейся при наклоне тела. Обязательным условием правильного распознавания плеврального выпота является рентгенологическое исследование в латеропозиции. С помощью ультразвукового метода можно выявить даже небольшое количество жидкости в плевральной полости и выбрать место для плевральной пункции. Плевральная пункция позволяет уточнить характер плеврального выпота и провести дифференциальный диагноз с плевритом, Гемотораксом, хилотораксом (см. Грудной проток). Транссудат в отличие от экссудата, накапливающегося в плевральной полости при плеврите, представляет собой прозрачную жидкость соломенно-желтого цвета, иногда геморрагического характера, не имеющую запаха, с щелочной реакцией. Количество белка в нем не превышает 30 г/л, удельный вес обычно колеблется от 1,006 до 1,012. Содержание фибриногена скудное. После центрифугирования при микроскопии осадка обнаруживают клетки эндотелия (мезотелия), небольшое количество лейкоцитов — менее 1000 в 1 мкл. При гемотораксе во время плевральной пункции получают кровь, при хилотораксе — лимфу.
Количество белка в нем не превышает 30 г/л, удельный вес обычно колеблется от 1,006 до 1,012. Содержание фибриногена скудное. После центрифугирования при микроскопии осадка обнаруживают клетки эндотелия (мезотелия), небольшое количество лейкоцитов — менее 1000 в 1 мкл. При гемотораксе во время плевральной пункции получают кровь, при хилотораксе — лимфу.Лечение направлено на устранение причины гидроторакса. При массивном Г., сопровождающемся дыхательной недостаточностью, показано медленное удаление содержимого плевральной полости во время плевральной пункции.
Библиогр.: лайт Р.У. Болезни плевры, пер. с англ., с. 111, М., 1986; Справочник по пульмонологии, под. ред. Н.В. Путова и др., с. 61, Л., 1987.
| ||
К кому обращаться при гидротораксе
Пульмонологи Москвы — последние отзывы
Все прошло хорошо, у меня был повторный прием у данного специалиста. Елена Геннадьевна скорректировала мне лечение. Она внимательная, старается помочь и вникнуть в проблему. При необходимости, я буду обращаться к ней повторно.
Полина, 31 октября 2021
Очень доброжелательное, внимательное отношение, достаточно профессиональный врач. Осталось приятное впечатление от приема. Доктор уделила вполне достаточно времени для решения моего вопроса. Все свои назначения врач понятно объяснила. Повторно несомненно обращусь к Наталье Анатольевне.
Осталось приятное впечатление от приема. Доктор уделила вполне достаточно времени для решения моего вопроса. Все свои назначения врач понятно объяснила. Повторно несомненно обращусь к Наталье Анатольевне.
Джевгерат, 28 октября 2021
Андрей Анатольевич квалифицированный врач и видно, что профессионал, который разбирается в проблемах. Он осмотрел меня, выписал направления на анализы и лекарственные препараты. Результат пока нет. Я абсолютно всё поняла и буду продолжать лечение у данного доктора.
Татьяна, 28 октября 2021
Впервые пишу отзыв о докторе.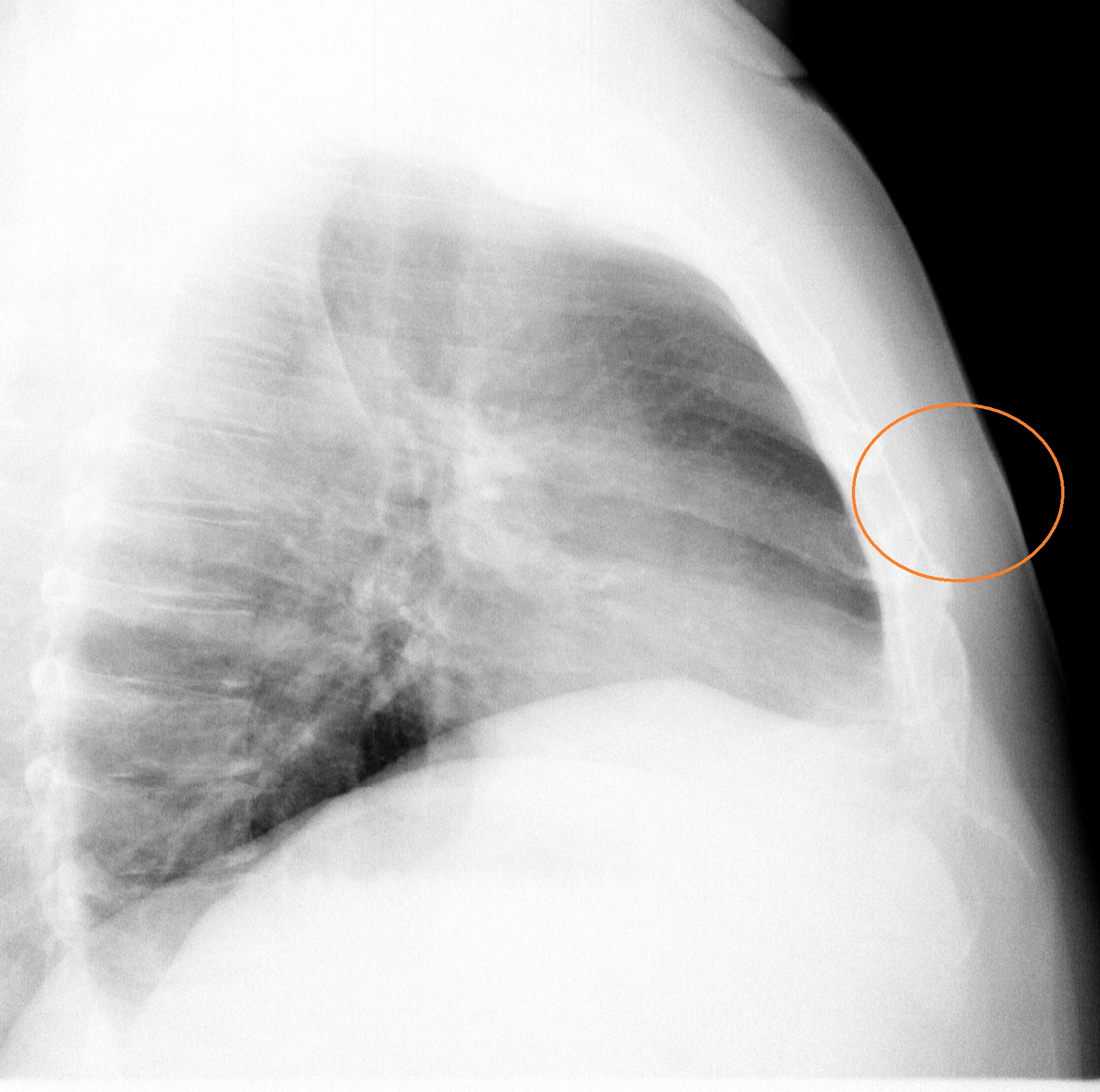 Была сегодня на приеме, после того, как рассказала свои жалобы, мне в ту же минуту был поставлен однозначный диагноз и назначено одно единственное обследование со словами: «Это точно оно, я отличный врач». И тут же рассказали, что обследование надо делать непременно здесь, лечить меня будут непременно здесь и капельницами, и никак иначе. Когда я спросила насколько доктор уверен в том, что никакой другой причины нет, то в ответ получила: «Ладно, давайте посмотрю Ваш живот».
Спасибо, что за 2000р Вы снизошли и посмотрели мой живот.
Никаких рекомендаций, заключений и вообще чего-либо от доктора не получила.
Просто отдала деньги за 5 минут диалога.
Была сегодня на приеме, после того, как рассказала свои жалобы, мне в ту же минуту был поставлен однозначный диагноз и назначено одно единственное обследование со словами: «Это точно оно, я отличный врач». И тут же рассказали, что обследование надо делать непременно здесь, лечить меня будут непременно здесь и капельницами, и никак иначе. Когда я спросила насколько доктор уверен в том, что никакой другой причины нет, то в ответ получила: «Ладно, давайте посмотрю Ваш живот».
Спасибо, что за 2000р Вы снизошли и посмотрели мой живот.
Никаких рекомендаций, заключений и вообще чего-либо от доктора не получила.
Просто отдала деньги за 5 минут диалога.
Анастасия, 22 октября 2021
Врач хороший.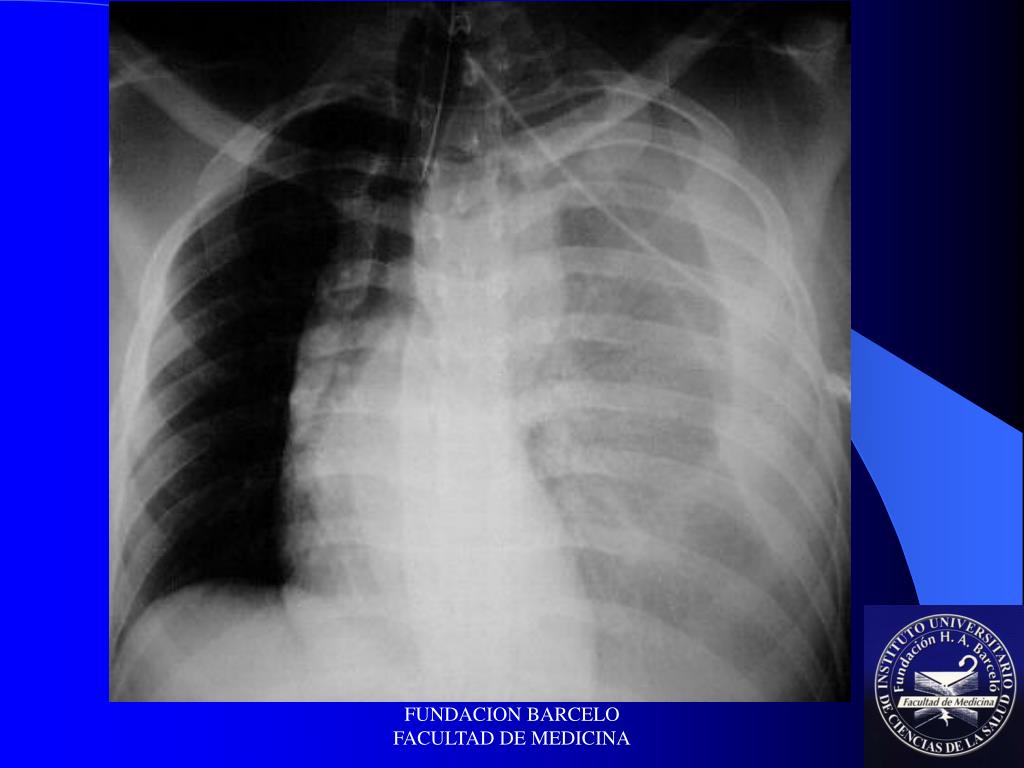 Понимающий, знающий. Прием прошел быстро и по делу. Елена Владимировна выслушала мои жалобы, провела осмотр, поставила предварительный диагноз, выдала направление на необходимые анализы. Я убедилась в своих подозрениях и получила план дальнейших действий. Обращусь к данному специалисту на повторный прием.
Понимающий, знающий. Прием прошел быстро и по делу. Елена Владимировна выслушала мои жалобы, провела осмотр, поставила предварительный диагноз, выдала направление на необходимые анализы. Я убедилась в своих подозрениях и получила план дальнейших действий. Обращусь к данному специалисту на повторный прием.
София, 07 сентября 2021
Наталья Анатольевна сказала, что у мамы проблема с сахаром. В итоге сахар мы понизили, а проблема усталости осталась. Я думаю, что врач ошиблась с диагнозом.
На модерации, 01 ноября 2021
Спасибо большое Ирине Николаевне. Хороший и доброжелательный доктор. Она внимательно меня выслушала, всё объяснила и дала рекомендации. На данный момент мы сдали анализы и лечимся. Потом будем обращаться повторно.
Хороший и доброжелательный доктор. Она внимательно меня выслушала, всё объяснила и дала рекомендации. На данный момент мы сдали анализы и лечимся. Потом будем обращаться повторно.
На модерации, 01 ноября 2021
Была в Вашей клинике у доктора Жуковской Т.А., специалист высшего уровня. Грамотно и доходчиво всё объяснила, назначила анализы, и с этого же дня я прошла лечение под наблюдением своего доктора в этой клинике.Очень рада, что в данной клинике нашла своего врача.
На модерации, 31 октября 2021
Елена Борисовна очень хороший врач. От приема получил все что и хотел, много полезной информации. Доктор общительная, профессионал в своей работе. Мне было уделено достаточно времени для решения моей проблемы.
От приема получил все что и хотел, много полезной информации. Доктор общительная, профессионал в своей работе. Мне было уделено достаточно времени для решения моей проблемы.
Максим, 31 октября 2021
Виктор Александрович очень хороший доктор. Большое ему спасибо! Доктор очень внимательный, открытый для контакта, видно, что человек знает свою работу. На приеме доктор провел осмотр, дал рекомендации, ответил на все вопросы.
Марьям, 31 октября 2021
Показать 10 отзывов из 4367Диагностика и лечение терапевтических заболеваний – нереализованные возможности
Авторы: А. Л. Верткин, д.м.н., профессор, О.В. Зайратьянц, д.м.н., профессор, Е.И. Вовк, к.м.н.; кафедра клинической фармакологии Московского государственного медико-стоматологического университета, Национальное научно-практическое общество скорой медицинской помощи, г. Москва
Л. Верткин, д.м.н., профессор, О.В. Зайратьянц, д.м.н., профессор, Е.И. Вовк, к.м.н.; кафедра клинической фармакологии Московского государственного медико-стоматологического университета, Национальное научно-практическое общество скорой медицинской помощи, г. Москва
В течение последних двух десятилетий клиническая медицина повсеместно обновляет идеологию и направление развития. К этому имеется ряд важнейших предпосылок, среди них – появление и понимание принципов доказательной медицины, внедрение новейших методов диагностики и лечения, увеличивающееся число новых лекарственных средств, рост медицинской информации и другие. Современному врачу в этой ситуации приходится оперировать понятиями не только медицинского характера, но и знать экономику здравоохранения, страховую медицину, многие юридические вопросы.
Существующие стандарты и клинические рекомендации на практике позволяют, в известной степени, заниматься врачеванием без глубокого знания общей патологии и медицины.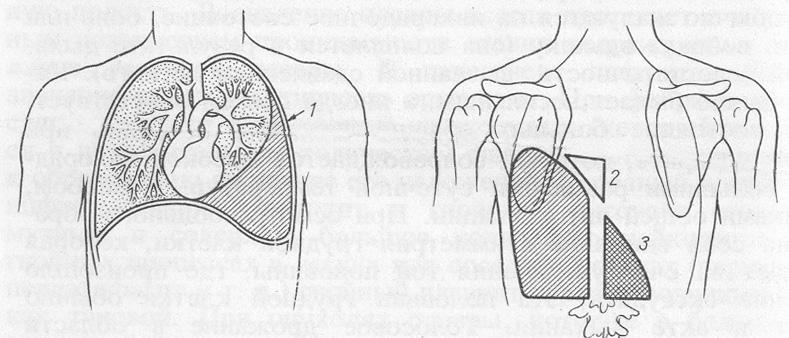 Сегодня мы является свидетелями глубокого разрыва фундаментальной и клинической медицины, утрачены традиции многопрофильных университетских клиник; невостребованность аутопсий практикующими врачами, скорее всего, стала нормой, нежели исключением из правил. Вместе с тем клинико-анатомические конференции, введенные в нашей стране в практику здравоохранения более полувека назад, и сегодня имеют огромный педагогический потенциал, являются методом борьбы с проблемами врачебного мышления – ошибками субъективного типа, возникающими в любом клиническом исследовании, привносят в клиническую практику доказательность и контролируемость, позволяют оценить значение и место новых методов инструментальной диагностики и фармакотерапии.
Сегодня мы является свидетелями глубокого разрыва фундаментальной и клинической медицины, утрачены традиции многопрофильных университетских клиник; невостребованность аутопсий практикующими врачами, скорее всего, стала нормой, нежели исключением из правил. Вместе с тем клинико-анатомические конференции, введенные в нашей стране в практику здравоохранения более полувека назад, и сегодня имеют огромный педагогический потенциал, являются методом борьбы с проблемами врачебного мышления – ошибками субъективного типа, возникающими в любом клиническом исследовании, привносят в клиническую практику доказательность и контролируемость, позволяют оценить значение и место новых методов инструментальной диагностики и фармакотерапии.
Результаты аутопсии нужно показывать, а не рассказывать о них, необходимо сопоставлять методы диагностики и лечения на всех этапах медицинской помощи, соотносить данные с национальными и международными клиническими рекомендациями и освещать междисциплинарные подходы к диагностике и лечению заболеваний. Безусловно, система виртуальных клинико-анатомических сопоставлений и создание соответствующей электронной библиотеки летальных исходов будут наиболее востребованы в клиниках медицинских институтов, базирующихся в многопрофильных стационарах.
Безусловно, система виртуальных клинико-анатомических сопоставлений и создание соответствующей электронной библиотеки летальных исходов будут наиболее востребованы в клиниках медицинских институтов, базирующихся в многопрофильных стационарах.
Поэтому давайте на страницах вашего издания начнем обсуждение вопросов клинической патологии, современных тенденций развития и исходов внутренних болезней, используя клинико-морфологические сопоставления. Словом, возродим клинико-анатомические конференции хотя бы виртуально.
Предлагаемая тема для разбора – тяжелая внебольничная пневмония в многопрофильном стационаре скорой медицинской помощи.
В соответствии с рабочей классификацией принято выделять следующие виды пневмонии.
1. Внебольничная (приобретенная вне лечебного учреждения), синонимы – домашняя, амбулаторная (ВП).
2. Нозокомиальная (приобретенная в лечебном учреждении), синонимы – госпитальная, внутрибольничная.
3. Аспирационная пневмония.
4. Пневмония у лиц с тяжелыми дефектами иммунитета: врожденным иммунодефицитом, ВИЧ-инфекцией, ятрогенной иммуносупрессией.
Критерии догоспитального диагноза ВП по «Стандартам медицинской помощи» (Министерство здравоохранения и социального развития РФ, Ньюдиамед, 2004) таковы.
Симптоматология (наличие любых трех симптомов):
– кашель;
– выделение мокроты;
– одышка;
– боль в грудной клетке при дыхании;
– лихорадка > 38°С.
Физикальные признаки (наличие одного из признаков):
– влажные хрипы при аускультации легких;
– жесткое бронхиальное дыхание, укорочение перкуторного звука.
Клинический случай
Больной Т., 50 лет, госпитализирован СМП с диагнозом «алкогольное опьянение». При осмотре в приемном отделении: контакт затруднен, сознание спутано. Объективно: состояние средней тяжести, запах алкоголя – взята проба на алкоголь, бледный, отеков нет, нормального питания. Температура тела 36°С, АД 130/70, ЧСС 100 в мин, тахипноэ 21 в мин. Перкуторный звук легочный. При аускультации дыхание проводится во все отделы легких, справа в нижних отделах – жесткое. Печень не увеличена. Признаков портальной гипертензии нет. Стул был. Мочеиспускание по катетеру, более 1000 мл. Больной госпитализирован в отделение интенсивной терапии, где был осмотрен психиатром и была начата дезинтоксикационная терапия. В анализах крови Hb 126 г/л, лейкоциты 9х109/л, СОЭ 23 мм/ч, мочевина 6,7 ммоль/л, билирубин 56 мкмоль/л,
SaO2 94%. На фоне лечения в течение 2 суток – восстановление сознания и ориентации в происходящем, общее состояние удовлетворительное. К 3-м суткам госпитализации у больного развился абстинентный синдром, алкогольный делирий, сопор, субфебрильная лихорадка. При рентгенографии выявлена картина очаговой пневмонии в нижней доле правого легкого. В анализах крови лейкоциты 15х109/л. Больному назначена антибактериальная терапия (цефотаксим, ципрофлоксацин, метронидазол), приведшая к существенному улучшению состояния и снижению температуры тела до нормальной.
Температура тела 36°С, АД 130/70, ЧСС 100 в мин, тахипноэ 21 в мин. Перкуторный звук легочный. При аускультации дыхание проводится во все отделы легких, справа в нижних отделах – жесткое. Печень не увеличена. Признаков портальной гипертензии нет. Стул был. Мочеиспускание по катетеру, более 1000 мл. Больной госпитализирован в отделение интенсивной терапии, где был осмотрен психиатром и была начата дезинтоксикационная терапия. В анализах крови Hb 126 г/л, лейкоциты 9х109/л, СОЭ 23 мм/ч, мочевина 6,7 ммоль/л, билирубин 56 мкмоль/л,
SaO2 94%. На фоне лечения в течение 2 суток – восстановление сознания и ориентации в происходящем, общее состояние удовлетворительное. К 3-м суткам госпитализации у больного развился абстинентный синдром, алкогольный делирий, сопор, субфебрильная лихорадка. При рентгенографии выявлена картина очаговой пневмонии в нижней доле правого легкого. В анализах крови лейкоциты 15х109/л. Больному назначена антибактериальная терапия (цефотаксим, ципрофлоксацин, метронидазол), приведшая к существенному улучшению состояния и снижению температуры тела до нормальной. Однако соответствующей положительной рентгенологической динамики нe получено. К 6 суткам лечения у больного вновь появилась фебрильная лихорадка, состояние прогрессивно ухудшалось, и на 10 сутки стационарного лечения на фоне симптомов нарастающего отека головного мозга больной скончался. На вскрытие направлен с диагнозом «Алкогольная энцефалопатия. Правосторонняя нижнедолевая пневмония на фоне алкогольной поливисцеропатии. Алкогольный цирроз печени, индуративный панкреатит, алкогольная полинейропатия. Интоксикация, отек мозга».
Однако соответствующей положительной рентгенологической динамики нe получено. К 6 суткам лечения у больного вновь появилась фебрильная лихорадка, состояние прогрессивно ухудшалось, и на 10 сутки стационарного лечения на фоне симптомов нарастающего отека головного мозга больной скончался. На вскрытие направлен с диагнозом «Алкогольная энцефалопатия. Правосторонняя нижнедолевая пневмония на фоне алкогольной поливисцеропатии. Алкогольный цирроз печени, индуративный панкреатит, алкогольная полинейропатия. Интоксикация, отек мозга».
Патологоанатомический диагноз:
Основное заболевание: абсцедирующая билобарная бронхопневмония в нижней и средней долях справа.
Фоновое заболевание: хроническая алкогольная интоксикация: хроническая алкогольная нейро- и энцефалопатия, индуративный панкреатит.
Осложнения: отек легких, оболочек и вещества головного мозга (рис. 1-2, 3-6).
При посмертном бактериологическом исследовании легочной ткани получена смешанная флора.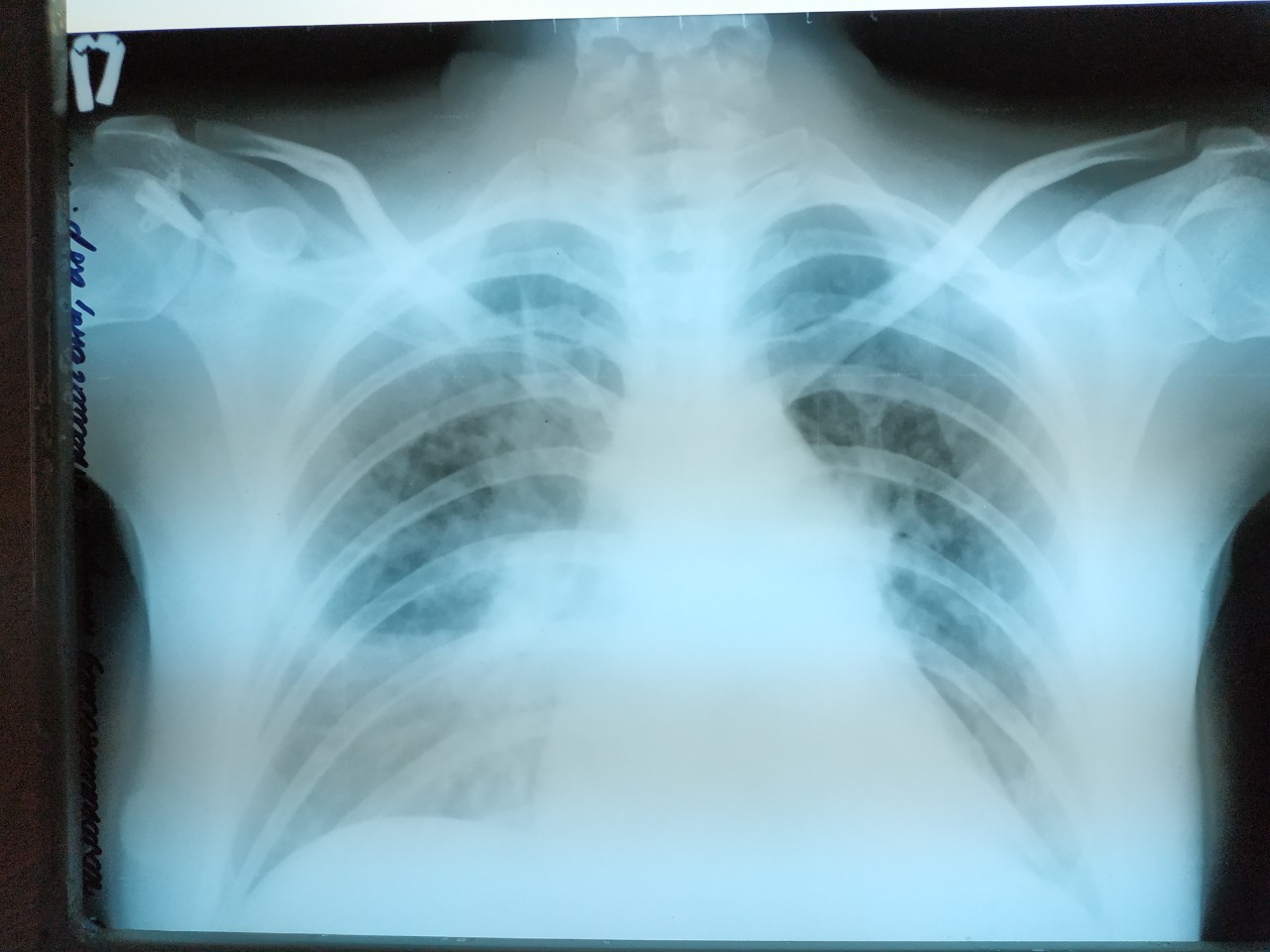
У больных алкогольной поливисцеропатией и сочетанной коморбидной патологией, например алкогольным циррозом печени и ХОБЛ, осложненная очагово-сливная пневмония может протекать «нетипично» для массивного поражения легких: с преобладанием тяжелой интоксикации, гипотонии, кашля с отхождением гнойной мокроты. В этих случаях торпидное течение (без лихорадки, высокого лейкоцитоза и тяжелой дыхательной недостаточности) осложненной пневмонии отражает более тяжелую, системную дезорганизацию антибактериальной иммунной защиты (О.В. Зайратьянц, А.Б. Гасанов, 2005). Стертая клиническая картина и медленное развитие ВП в этих случаях нередко затрудняют диагностику заболевания.
Клинический случай
Больной А., 54 года, госпитализирован СМП в сопровождении жены, подтвердившей, что больной хронически злоупотребляет алкоголем, с диагнозом «правосторонняя нижнедолевая пневмония». В приемном отделении: жалобы на лихорадку, боль при дыхании в правом боку, сухой кашель. Жалобы появились около 2 дней назад, когда температура тела поднялась до 38°С. Объективно: состояние тяжелое, запаха алкоголя нет, сознание спутанное, лихорадка 38°С, гипотония АД 100/60, ЧСС 120 в мин., тахипноэ 24 в мин. При физикальном исследовании: нормального питания, расширение подкожных вен передней брюшной стенки, над легкими перкуторный звук от паравертебральной до задней подмышечной линии ниже угла лопатки притуплен, при аускультации дыхание проводится во все отделы легких. С обеих сторон в нижних отделах жесткое дыхание, справа выслушиваются влажные мелкопузырчатые хрипы. Печень увеличена. При рентгенографии легких выявлена инфильтрация в нижней доле правого легкого. Больной госпитализирован в отделение интенсивной терапии. В анализе крови Hb –
106 г/л, лейкоциты 16х109/л, СОЭ 43 мм/ч, мочевина – 20,7 ммоль/л, креатинин – 310 мкмоль/л, билирубин 49 мкмоль/л,
SaO2 87%. Больному назначена антибактериальная терапия: ципрофлоксацин, метронидазол, ампицилин; ингаляция 30% кислородной смеси, преднизолон 120 мг в сутки. Через 45 часов, несмотря на проводимое лечение, больной скончался при явлениях тяжелой дыхательной недостаточности.
Патологоанатомический диагноз:
Основное заболевание: J 15.5. Двухсторонняя долевая пневмония (при бактериологическом исследовании ткани легкого выделена Eschеrichia coli).
Фоновое заболевание: хроническая алкогольная интоксикация: алкогольный гепатит, энцефалопатия, хронический индуративный панкреатит.
Осложнения: венозное полнокровие и дистрофия внутренних органов. Гиперазотемия. Отек легких и головного мозга.
Сопутствующие заболевания: поликистоз почек. Камни желчного пузыря (рис. 7-9, 10-12).
У больных с алкогольным циррозом печени долевая ВП часто осложняется наличием плеврального выпота или абсцедированием уже в первые дни заболевания. Высокая частота гнойно-деструктивных осложнений полностью согласуется с данными литературы и служит косвенным подтверждением того, что при тяжелой ВП на фоне алкогольной поливисцеропатии возбудителем заболевания нередко становятся Staphylococcus aureus, Escherichia coli, Klebsiella pneumoniaе и другие представители семейства Enterobacteriaceae. В нашей выборке при посмертном исследовании легочной ткани Klebsiella pneumoniae была выделена у 22%, Eschеrichia coli – у 11%, а смешанная флора – у 67% больных с тяжелой ВП на фоне алкогольной поливисцеропатии.
Клинический случай
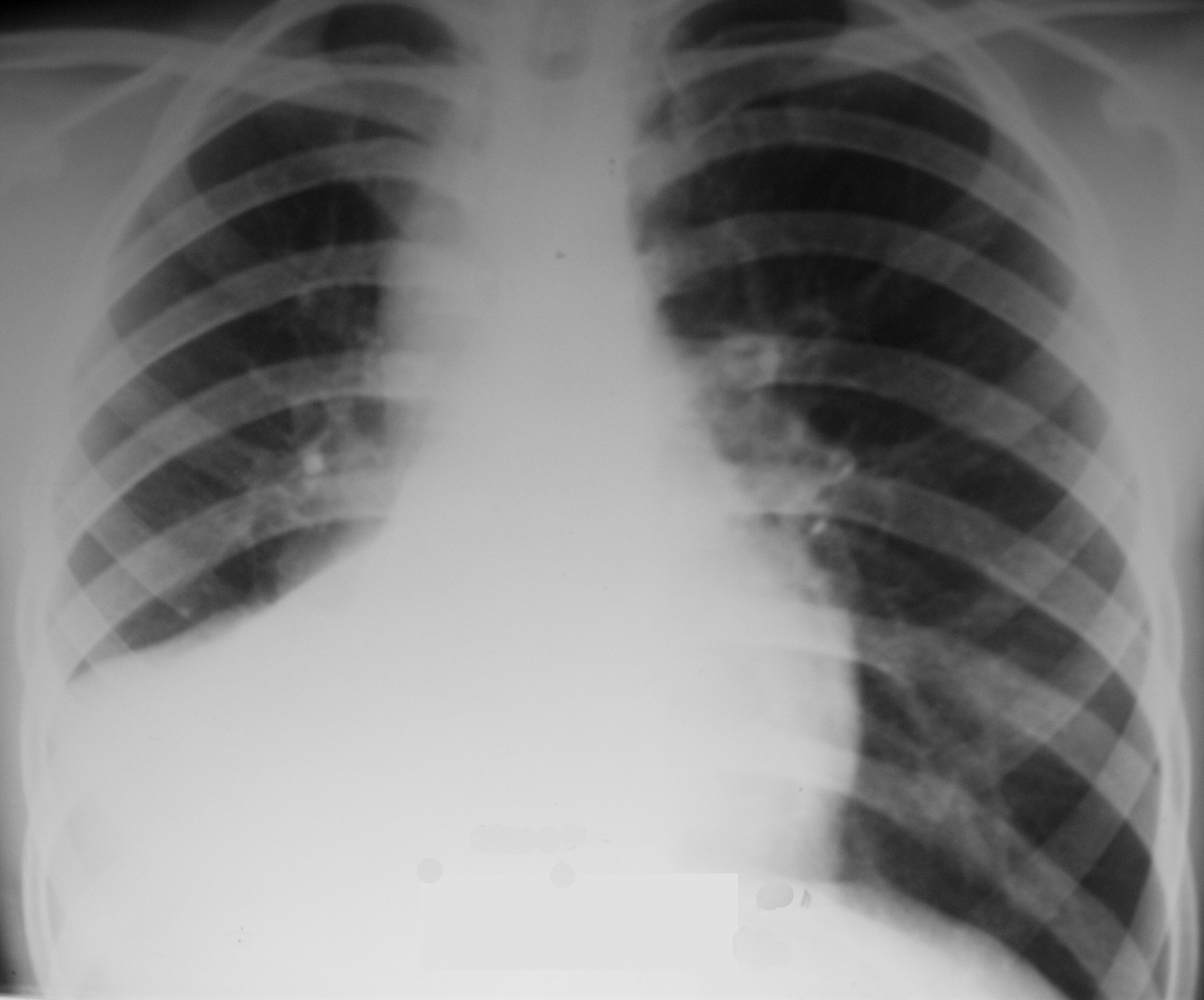
Торпидное течение очагово-сливной ВП, осложненной фибринозно-гнойным плевритом, иллюстрирует случай больного С., 65 лет, госпитализированного СМП без сопровождения с диагнозом «правосторонняя долевая пневмония, тотальный гидроторакс справа, ХОБЛ». Как и в других случаях, диагноз алкогольной поливисцеропатии на догоспитальном этапе не установлен. При осмотре в приемном отделении стационара жалобы на выраженную слабость, кашель с серо-зеленой мокротой, одышку при ходьбе по дому, повышение температуры до 37°С в течение недели. Считает себя больным около 10 дней, однако до болезни ежедневно выпивал по 200 грамм водки. Около 10 лет болеет артериальной гипертензией, мочекаменной болезнью. Объективно: cостояние больного средней тяжести, нормального питания, бледный, отеков нет. Над легкими перкуторно справа тотальное притупление, дыхание резко ослаблено. Слева дыхание диффузно жесткое, рассеянные сухие хрипы. ЧДД 26 в минуту, АД 150/80 мм рт.ст., ЧСС 80 в мин. Тоны сердца приглушены, акцент II тона над аортой. Язык влажный. Живот не увеличен, «голова медузы», печень плотная, мелкобугристая, выступает на 2 см из-под правой реберной дуги. Неврологический статус: уровень сознания снижен, в происходящем ориентирован, грубых очаговых и менингеальных симптомов нет. При рентгенографии органов грудной клетки при поступлении: правое легочное поле тотально затемнено, левое легочное поле – без существенных патологических изменений. Тень сердца расширена. Аорта уплотнена. Заключение: тотальный правосторонний гидроторакс. После плевральной пункции: картина без существенной динамики. Выпот в правой плевральной полости расположен «плащевидно». Воздуха в полости плевры справа не выявлено. В связи с тяжестью состояния и выраженной дыхательной недостаточностью больной госпитализирован в отделение интенсивной терапии с диагнозом «рак легкого, тотальный правосторонний гидроторакс у больного с ХОБЛ, алкогольной поливисцеропатией, ДН II степени, интоксикацией». В анализах крови: Нb 100 г/л, эритроциты 3,2
х1012/л, СОЭ 52 мм/ч, тромбоциты 121х109/л, лейкоциты 10,7х109/л; билирубин 10,7 мкмоль/л, мочевина 27,9 ммоль/л, глюкоза 7,4 ммоль/л, амилаза 206 Ед/л, общий белок 46 г/л. Цитологический анализ плеврального пунктата: удельный вес 1012, проба Ривальта +, белок 37 г/л. На фоне лейкоцитов в состоянии распада – дегенеративно измененный мезотелий, макрофаги, гистиоциты. Обильная смешанная микрофлора.
Больному была назначена антибактериальная терапия: ципрофлоксацин, метронидазол, ампицилин; дезинтоксикационная терапия, ингаляция 30% кислородной смеси. На фоне лечения существенной положительной динамики получено не было, и на 12 сутки пациент скончался при явлениях нарастающей интоксикации и почечной недостаточности. На вскрытие отправлен с диагнозом «Рак легкого, правосторонний метастатический плеврит на фоне ХОБЛ, алкогольной поливисцеропатии. Артериальная гипертензия».
Патологоанатомический диагноз:
Основное заболевание: абсцедирующая очагово-сливная пневмония в нижней и средней долях правого легкого. Эмпиема плевры справа.
Фоновое заболевание: хроническая алкогольная интоксикация, хроническая алкогольная нейро- и энцефалопатия, индуративный панкреатит.
Осложнения: дистрофия миокарда, печени, почек. Гиперазотемия. Отек легких, оболочек и вещества головного мозга.
Сопутствующие заболевания: атеросклероз сосудов мозга и коронаросклероз, артериальная гипретензия. Гипертрофия миокарда левого желудочка до 2,5 см. Масса сердца 630,0. Артериолонефросклероз (рис. 13-17, 18-21).
Клинический случай
Тяжелое течение ВП, осложненной септическим шоком и плевритом, иллюстрирует случай больного Ч., 28 лет, госпитализированного СМП в сопровождении родственников с диагнозом «правосторонний плеврит». Со слов родственников в анамнезе полинаркомания, в течение последних 3 лет злоупотребляет алкоголем, другие психоактивные вещества не принимает. Предшествующие заболеванию 6 дней находился в запое. При обследовании в приемном отделении стационара жалобы на сухой кашель с сильной болью в правой половине грудной клетки и при дыхании, лихорадку до 38,5°С. Считает себя больным около 3 суток, однако за медицинской помощью не обращался. Самостоятельно принимал анальгин, панадол. Объективно: состояние тяжелое, запаха алкоголя нет, сознание спутанное, лихорадка 38,3°С, выраженная гиперемия кожи, тахипноэ 26 в мин., АД 100/60, ЧСС 110 в мин. Выраженное притупление перкуторного звука над правым легким, дыхание резко ослаблено. Слева дыхание жесткое, единичные сухие хрипы. Печень увеличена на 2 см. Признаков портальной гипертензии нет. При рентгенографии легких в приемном отделении – правосторонняя пневмония, плеврит. Больной госпитализирован в отделение интенсивной терапии. В анализе крови Hb 96 г/л, лейкоциты 20х109/л, СОЭ 36 мм/ч, мочевина 48 ммоль/л, креатинин 984 мкмоль/л, билирубин 29 мкмоль/л, амилаза 130 Ед/л,
SaO2 87%. Консультирован центром отравлений Института скорой помощи – данных за отравление не получено, специализированная помощь не показана. Больному назначена антибактериальная терапия: цефотаксим, ципрофлоксацин и метронидазол; ингаляция 30% кислородной смеси, преднизолон 240 мг в сутки, допамин. Через 40 часов, несмотря на проводимое лечение, больной скончался при явлениях тяжелой интоксикации и септического шока. На вскрытие направлен с клиническим диагнозом «Сепсис. Полинаркомания. Алкогольная поливисцеропатия. Токсический гепатит, токсическая энцефалопатия. Правосторонняя пневмония с плевритом. Острый панкреатит. Интоксикация тяжелой степени. Полиорганная недостаточность. Отек мозга».
Патологоанатомический диагноз:
Основное заболевание: J 18.1. Правосторонняя билобарная пневмония (Klebsiella pneumoniae), фибринозный плеврит справа (400 мл).
Фоновое заболевание: хроническая алкогольная интоксикация: гепатоспленомегалия, кардиомиопатия (масса сердца – 420 г), хронический индуративный панкреатит, энцефалопатия.
Осложнения: анемия (Hb 96 г/л), дистрофия миокарда, печени, почек. Гиперазотемия: мочевина 48-31 ммоль/л, креатинин 984-761 мкмоль/л. Отек легких, оболочек и вещества головного мозга.
При аутопсии признаков полинаркомании выявлено не было (рис. 22).
Очаговая или очагово-сливная пневмония тяжелого течения у больных с алкогольной поливисцеропатией существенно реже является причиной летального исхода, чем долевая. В нашем исследовании тяжелая очагово-сливная пневмония была верифицирована у 5 больных (20% больных с алкогольной поливисцеропатией). У всех больных с очаговой ВП был диагностирован алкогольный делирий, однако ни у одного из пациентов не было цирроза печени. Можно думать, что у относительно сохранных (с точки зрения алкогольной поливисцеропатии) больных, перенесших запой и находящихся в помраченном сознании, очаговая пневмония развивается преимущественно по механизму аспирации. В клинической картине превалируют нарушение сознания и выраженная интоксикация, а такие осложнения, как ОРДС, гипотония и сепсис, развиваются реже, чем при лобарной пневмонии. Для этих случаев была характерна мультифокальная локализация ВП, в заднем сегменте верхней доле или верхнем сегменте нижней доли правого легкого, быстро развивающаяся деструкция легочной ткани, по-видимому, также отражающая спектр возбудителей ВП.
Таким образом:
· При очаговой и при долевой ВП на фоне хронической алкогольной поливисцеропатии повсеместно недооценивается отрицательная прогностическая роль хронической алкогольной поливисцеропатии как причины вторичного нарушения иммунитета и высокой частоты Грам(–) возбудителей заболевания.
· Очаговая ВП на фоне хронической алкогольной поливисцеропатии в большинстве случаев является мультифокальной и осложняется абсцедированием и развитием фибринозно-гнойного плеврита.
· Диагностика очаговой пневмонии сопряжена с известными трудностями, поскольку дебют заболевания развивается на фоне острой интоксикации алкоголем или алкогольного делирия с нарушением сознания и ВП часто протекает нетипично, несмотря на распространенность процесса.
· Для очаговой ВП также характерно позднее начало антибактериальной терапии.
· Недооценка частоты Грам(–) возбудителей и особенностей течения вызванной ими ВП приводит к неадекватному выбору эмпирической антибактериальной терапии, не перекрывающей спектра возбудителей.
· При тяжелой очаговой ВП повсеместно не проводится выделение возбудителя с определением его чувствительности к антибиотикам.
· Лечение таких осложнений, как эмпиема плевры и абсцесс легкого, у больных с ВП на фоне алкогольной поливисцеропатии в большинстве случаев носит консервативный характер.
Мы благодарим профессора А.Л. Верткина за любезно предоставленный материал
Продолжение следует.
СТАТТІ ЗА ТЕМОЮ
31.10.2021 Онкологія та гематологія Реальна ефективність бригатинібу у пацієнтів з ALK+ метастатичним недрібноклітинним раком легені, які раніше вже отримували лікуванняНедрібноклітинний рак легені (НДРЛ) становить приблизно 85% усіх випадків діагностованого раку легені [1]. Це одне із найпоширеніших онкологічних захворювань, основним фактором ризику розвитку якого, як відомо, є куріння. НДРЛ включає такі основні гістологічні форми, як аденокарцинома, плоскоклітинний рак і великоклітинний (недиференційований) рак. Підходи до лікування НДРЛ залежать від його стадії, гістологічного типу та загального стану пацієнта. Протягом останнього десятиріччя у хворих на метастатичний НДРЛ все ширше застосовують інноваційні засоби таргетної терапії, які дозволяють прицільно впливати на пухлини з певними молекулярно-генетичними характеристиками. …
31.10.2021 Онкологія та гематологія Світові стандарти керування болем, пов’язаним із ракомБіль – це симптом, який часто виникає в онкологічних пацієнтів, особливо на пізніх стадіях хвороби, коли поширеність процесу оцінюється понад 70% (R.K. Portenoy et al., 2011), і супроводжується погіршенням психічного та фізичного стану. За даними найбільшого систематичного огляду, поширеність болю перевищує 33% у пацієнтів після лікування й досягнення ремісії хвороби, 59% – в осіб, які отримали протиракове лікування, 64% – у хворих із поширеним/метастатичним/термінальним раком (M.H.J. van den Beuken-van Everdingen et al., 2007). …
30.10.2021 Онкологія та гематологія Якість життя, пов’язана зі здоров’ям, у жінок у пременопаузі з поширеним HR+/HER2- РМЗ: результати лікування рибоциклібом у поєднанні з ендокринною терапієюУ своїй клінічній практиці онкологи неодноразово стикаються з певними труднощами у лікуванні раку молочної залози (РМЗ). Ці труднощі пов’язані не тільки з появою резистентності до лікування, а й із потребою забезпечення підтримки належної якості життя (ЯЖ) у молодих пацієнток….
30.10.2021 Онкологія та гематологія Леналідомід і помалідомід у лікуванні пацієнтів з множинною мієломоюМножинна мієлома (ММ) – B-клітинна злоякісна пухлина, морфологічним субстратом якої є плазматичні клітини, що продукують моноклональний імуноглобулін. ММ є другим за поширеністю гематологічним злоякісним новоутворенням у Європі, де вона зустрічається із частотою 4,5-6,0 на 100 000 населення на рік. Хоча на сьогодні ММ все ще залишається невиліковною хворобою, нові досягнення у її діагностиці та терапії дають змогу сподіватися, що ММ можна буде перевести у категорію хронічного захворювання….
Правосторонний и левосторонний гидроторакс | Запись на приём к онкологу
Правосторонний и левосторонний гидротораксЗаболевания органов грудной клетки могут нарушать дыхательную функцию легких. Так, тотальный гидроторакс характеризуется скоплением большого количества жидкости в плевральной полости, что приводит к гипоксии и другим нарушениям. Это может быть самостоятельное заболевание или осложнение других патологических состояний. Чаще всего гидроторакс справа или слева возникает при онкологических заболеваниях и нарушении функций сердца.
Основные сведения о заболеванииПравосторонний гидроторакс – это патологическое состояние, при котором в плевральной полости скапливается жидкость невоспалительного происхождения. Отечность плевры становится причиной нарушения дыхания, гипоксии и других осложнений. Обычно заболевание возникает при метаболических нарушениях и злокачественных новообразованиях грудной клетки, однако в редких случаях диагностируется идиопатическая форма гидроторакса.
Иногда правосторонний гидроторакс относят к разновидностям плеврального выпота. В сущности, проявления этой болезни схожи со скоплением крови в плевральной полости (гемотораксом), экссудативным воспалением плевры и нарушением лимфатического оттока в средостении. Основная разница связана с происхождением патологии: при гидротораксе в плевральной полости скапливается транссудат, не связанный с воспалением или инфекцией.
Левосторонний или правосторонний гидроторакс часто диагностируется вместе с другими проявлениями заболеваний сердца, почек и печени. Помимо скопления жидкости в плевре у пациентов обнаруживают отеки нижних конечностей, асцит и симптомы органной недостаточности. При этом первопричина отека плевральной полости может быть гораздо более опасной, чем сам гидроторакс.
8 (495) 320-19-03
Круглосуточно без выходных
Анатомические особенностиПлевра является своеобразным соединительнотканным «мешком», изолирующим легкие от других органов грудной клетки. При этом париетальный слой плевры выстилает внутреннюю поверхность грудной клетки, а висцеральная плевра плотно прилегает к легочной ткани, бронхам и связанным с ним сосудам. Пространство между двумя листками плевры называют плевральной полостью. В норме эта полость содержит небольшое количество серозной жидкости, облегчающей трение легких во время дыхания.
Основные функции плевры:
- Поддержание герметичности плевральной полости, что является необходимым условием работы легких. Благодаря низкому давлению в плевральной полости легкие расправляются во время вдоха.
- Защита легочной ткани от трения.
- Выделение серозной жидкости.
В плевральной полости поддерживается постоянный объем жидкости, примерно равный 10 миллилитрам. Такого количества серозной жидкости достаточно для уменьшения трения и защиты легких. Внутренний механизм обратного оттока предотвращает скопление большого объема жидкости. Тем не менее при патологических состояниях возможно возникновение отека плевральной полости. Чем больше скапливается жидкости, тем сильнее нарушение функций легких.
Правосторонний гидроторакс встречается реже двухстороннего отека плевральной полости, поскольку основные причины заболевания связаны с расстройством функций сердца, почек или печени. В редких случаях также диагностируют левосторонний гидроторакс, который может возникать из-за травмы или онкологического процесса в левом легком.
Причины возникновенияНевоспалительное происхождение жидкости исключает плеврит и другие воспалительные процессы, однако без данных лабораторной диагностики врачи ориентируются на симптоматику пациента. При гидротораксе у больных обычно обнаруживают признаки заболеваний сердца, легких, печени и почек.
Основные причины и факторы риска:
- Почечная недостаточность или другое заболевание органа, при котором с мочой выделяется белок. Постепенное развитие гипоальбуминемии нарушает ток крови и обуславливает отек тканей. Такой же механизм возникает и при алиментарной дистрофии.
- Застойная сердечная недостаточность. При этом неэффективная работа сердца становится причиной депонирования крови в венозном звене. Из-за увеличения гидростатического давления крови возникает правосторонний гидроторакс.
- Нарушение оттока лимфы от органов грудной клетки.
- Отек брюшной полости (асцит), сопровождающийся резким увеличением внутрибрюшного давления. Через диафрагму жидкость из брюшной полости может перемещаться в плевру.
- Заболевания печени, при которых возникает нарушение функций органа. Недостаток белка альбумина в крови является распространенным осложнением цирроза печени. Дальнейший механизм развития отека плевральной полости схож с заболеваниями почек.
- Осложнения злокачественных новообразований органов средостения.
- Закупорка легочной артерии – патологическое состояние, сопровождающееся гемодинамическими нарушениями.
Точное определение причины отека плевральной полости важно для назначения лечения.
СимптомыЛевосторонний или правосторонний гидроторакс может характеризоваться разными симптомами. От плеврита, при котором в плевральной полости также скапливается жидкость, заболевание отличается отсутствием инфекционного или воспалительного процесса. Выраженность симптомов зависит от объема жидкость. Незначительный отек (до 200 мл) может протекать в бессимптомной форме.
8 (495) 320-19-03
Круглосуточно без выходных
Возможные признаки заболевания:
- Прогрессирующая одышка, возникающая при постепенном скоплении жидкости в плевре.
- Боль во время вдоха.
- Поверхностное дыхание, обусловленное давлением в плевральной полости.
- Бледность кожных покровов.
- Головокружение.
Некоторые пациенты не сразу обращают внимание на признаки заболевания из-за наличия других патология легких, вызывающих дыхательную недостаточность.
Способы диагностикиПри обнаружении симптомов гидроторакса необходимо обратиться к врачу общей практики или пульмонологу. Во время приема врач спросит пациента о жалобах, изучит анамнестические данные и проведет физическое обследование. Часто гидроторакс слева или справа обнаруживается во время обследования пациентов с заболеваниями сердечно-сосудистой системы и почек, обратившихся к врачу из-за ухудшения симптомов. При аускультации (прослушивании) легких выявляются необычные шумы. Для постановки окончательного диагноза требуются данные инструментальной и лабораторной диагностики.
Специальные методы обследования:
- Плевральная пункция – основной метод обследования. Врач удаляет жидкость из плевры для проведения лабораторной диагностики. Для гидроторакса характерно отсутствие признаков инфекции или воспаления в образце.
- Анализ крови для оценки функции почек, сердца и печени.
- Электрокардиография – исследование электрической активности сердца. Для проведения этого теста врач помещает специальные электроды на тела пациента. Результаты ЭКГ могут указать на первопричину отека плевры.
- Эхокардиография – ультразвуковое обследование сердца. Во время обследования врач может наблюдать работу сердца на мониторе. Эхокардиография также назначается для поиска первичных заболеваний сердца.
- Рентгенография грудной клетки – метод первичной диагностики, с помощью которого выявляют скопление жидкости в плевральной полости.
- Компьютерная и магнитно-резонансная томография – высокоточные методы сканирования, необходимые для диагностики первичных заболеваний органов грудной клетки.
- Эндоскопическое исследование органов грудной клетки для обнаружения причин гидроторакса.
- Биопсия плевры и легочной ткани с последующим гистологическим изучением тканевого образца. С помощью биопсии диагностируют онкологические заболевания, нарушающие отток лимфы в грудной клетке.
Врачам не нужно назначать все перечисленные процедуры, однако для постановки точного диагноза важно получить снимки и провести лабораторное исследование жидкости.
ЛечениеОсновной целью является лечение первичного заболевания, ставшего причиной отека плевральной полости. При тяжелых заболеваниях сердца, почек и печени может потребоваться трансплантация, однако в большинстве случаев медикаментозного лечения достаточно для устранения осложнений.
Основным методом облегчения симптомов гидроторакса является плевроцентез или пункция плевральной полости. Эта процедура проводится не только для диагностики, но и для облегчения дыхания у пациентов с тяжелым отеком плевральной полости.
Этапы проведения пункции:
- Получение данных рентгенодиагностики для определения места прокола.
- Обработка кожи в месте прокола антисептическим средством.
- Обезболивание тканей местным анестетиком (новокаин, лидокаин или другое средство).
- Введение иглы в межреберную область по лопаточной или задней подмышечной линии. Проникновение в плевральную полость сопровождается появлением пузырьков в шприце.
- Медленное удаление жидкости. Слишком быстрое проведение пункции может спровоцировать дыхательную недостаточность или расстройство деятельности сердца.
- Удаление иглы и повторная обработка места прокола антисептиком.
- Накладывание стерильной повязки.
Пункция может быть проведена при экстренном или плановом лечении. Как правило, такая процедура полностью избавляет пациента от симптомов болезни.
Таким образом, левый или правый гидроторакс может возникать как осложнение онкологических и функциональных заболеваний. Важно вовремя обратиться к пульмонологу при возникновении симптомов этой патологии.
8 (495) 320-19-03
Круглосуточно без выходных
Гидроторакс — обзор | ScienceDirect Topics
Гидроторакс печени
Гидроторакс печени определяется как рецидивирующий плевральный выпот у пациентов с терминальной стадией заболевания печени и портальной гипертензией при отсутствии сопутствующих заболеваний сердца или легких (Strauss & Boyer, 1997). Теории, предложенные для объяснения развития гидроторакса, включают трансдиафрагмальную утечку жидкости из лимфатических каналов и гипертонию непарных вен (Roussos et al, 2007).Однако с 1955 года было известно, что у людей с гидротораксом часто возникают дефекты диафрагмы, которые позволяют асциту выходить в пространство с отрицательным давлением плевральной полости (Emerson & Davies, 1955). Было высказано предположение, что внутрибрюшное давление из-за асцита приводит к грыже брюшины через промежутки в диафрагмальной мышце, которые в конечном итоге прорываются в плевральную полость. Эта связь была дополнительно продемонстрирована путем отслеживания прохождения различных индикаторов — воздуха, красителей и радиоактивно меченых веществ — из перитонеального в плевральный отделы и путем прямой тораскопической визуализации дефектов (Benet et al, 1992; Datta et al, 1984; Huang и др., 2005).Гидроторакс встречается редко; его зарегистрированная частота составляет от 5% до 12%, что очень похоже на частоту гидроторакса при непрерывном амбулаторном перитонеальном диализе (Gur et al, 2004; Lew, 2010). Выпоты в основном правосторонние, но могут быть левосторонними или двусторонними и могут быть обнаружены у пациентов с минимальным абдоминальным асцитом или без него (Rubinstein et al, 1985).
Типичные респираторные симптомы, возникающие при гидротораксе, включают одышку, утомляемость и непродуктивный кашель. Связь между гипоксемией и гидротораксом более сложная.Гипоксемия требует несоответствия вентиляции и перфузии, и простое присутствие одного гидроторакса, даже одного достаточно большого, чтобы затемнить гемиторакс, не всегда приводит к гипоксемии в покое. При документальном подтверждении деоксигенации возможность основного острого или хронического паренхиматозного заболевания легких или гепатопульмонального синдрома следует рассматривать как причину гипоксемии, прежде чем связывать ее с гидротораксом.
Гидроторакс печени следует подозревать у любого пациента с циррозом и портальной гипертензией с плевральным выпотом.Диагностический торакоцентез следует выполнять в качестве отправной точки в оценке. Печеночный гидроторакс является транссудативным по традиционным критериям Light et al. (1972). Было предложено отслеживать миграцию меченного технецием-99m альбумина или коллоида серы, которое использовалось для постановки диагноза гидроторакса (Holt et al, 1999), хотя на практике такие тесты используются редко. Скорее, диагноз является разумным в условиях быстро рецидивирующего транссудативного выпота у пациента с циррозом, у которого были исключены другие заболевания, предрасполагающие к транссудативному выпоту.Если сомнения не исчезнут, измерение градиента венозного давления в печени может помочь подтвердить диагноз и исключить правостороннюю сердечную недостаточность.
Терапевтический плевроцентез безопасен и может обеспечить немедленное облегчение одышки (Castellote et al, 2001; Xiol et al, 2001). Для сравнения, торакостомии через зонд, также известной как установка плевральной дренажной трубки , следует избегать, если это вообще возможно. Основные осложнения, связанные с установкой дренажной трубки при гидротораксе, включают инфекцию и острую почечную недостаточность, последняя, вероятно, отражает большие потери объема.Размещение грудной трубки также связано с плохими результатами в небольших ретроспективных исследованиях (Orman & Lok, 2009).
Принципы лечения гидроторакса аналогичны принципам лечения асцита. Ограничение потребления соли с последующим приемом диуретиков — это первая линия лечения. Даже если эти методы лечения умеренно успешны, они могут оказаться недостаточными для облегчения симптомов, учитывая небольшую емкость плеврального пространства. В таких ситуациях СОВЕТЫ следует рассмотреть заранее. Хотя данные, подтверждающие роль TIPS в печеночном гидротораксе, не так достоверны, как данные для асцита, в одном исследовании 73 пациентов, перенесших TIPS по поводу печеночного гидроторакса, благоприятный клинический ответ был обнаружен у 79% и 75% через 1 и 6 месяцев. соответственно (Dhanasekaran et al, 2009).Неудивительно, что трансплантация печени также является эффективным средством лечения гидроторакса.
Хирургическое лечение дефектов диафрагмы было описано у небольшой группы пациентов (Mouroux et al, 1996). Очевидными ограничениями процедуры являются операционная заболеваемость и смертность пациентов с терминальной стадией заболевания печени. Лечение гидроторакса особенно сложно у людей, которым TIPS противопоказан, и у тех, чей гидроторакс невосприимчив к TIPS. Одним из методов лечения рефрактерного гидроторакса являются туннельные плевральные катетеры (Park et al, 1997), которые используются для лечения рефрактерных злокачественных выпотов.Риск инфицирования теоретически снижается, поскольку катетеры имеют туннелирование и представляет собой закрытую систему. Кроме того, поскольку они предназначены для периодического использования, скорость потери жидкости можно контролировать. Катетеры также были предложены как полезные в паллиативной помощи пациентам с терминальной стадией заболевания печени (Sanchez & Talwalkar, 2006), но необходимы дальнейшие исследования, чтобы определить, играют ли катетеры какую-либо роль, помимо паллиативной.
Правосторонний гидроторакс: дилемма перитонеального диализа
Отчеты о случаях
.2018 26 мая; 2018: bcr2018225166. DOI: 10.1136 / bcr-2018-225166.Принадлежности Расширять
Принадлежность
- 1 Департамент внутренней медицины, Университет штата Миссури, Колумбия, Колумбия, штат Миссури, США.
Элемент в буфере обмена
Отчеты о случаях
Haytham Allaham et al. BMJ Case Rep. .
Бесплатная статья PMC Показать детали Показать вариантыПоказать варианты
Формат АннотацияPubMedPMID
.2018 26 мая; 2018: bcr2018225166. DOI: 10.1136 / bcr-2018-225166.Принадлежность
- 1 Департамент внутренней медицины, Университет штата Миссури, Колумбия, Колумбия, штат Миссури, США.
Элемент в буфере обмена
Полнотекстовые ссылки Опции CiteDisplayПоказать варианты
Формат АннотацияPubMedPMID
Абстрактный
Мы представляем 23-летнюю пациентку с основной жалобой на прогрессирующее ухудшение одышки продолжительностью 2 дня.В ее медицинском анамнезе указана последняя стадия почечной недостаточности, вторичная по отношению к мембранопролиферативному гломерулонефриту. Катетер для перитонеального диализа (ПД) был установлен за 8 недель до госпитализации. До этого приема она не пропускала ни одного сеанса PD. Жизненно важные признаки имели значение для гипоксемии. При физикальном обследовании были отмечены правосторонние базилярные трещины без каких-либо других признаков перегрузки жидкостью. Рентген грудной клетки показал наличие большого правостороннего плеврального выпота. Выполнен правосторонний плевроцентез с последующим анализом плевральной жидкости на предмет плевроперитонеального подтекания.Проведенная КТ перитонеография подтвердила диагноз, поскольку контрастное вещество просочилось через диафрагмальное отверстие нижней полой вены (НПВ) в правую плевральную полость. Хирургическое вмешательство отложено в связи с близостью дефекта к НПВ. Пациент переведен на гемодиализ для временного прекращения БП.
Ключевые слова: диализ; жидкий электролит и кислотно-щелочные нарушения; почечная система; респираторная медицина.
© BMJ Publishing Group Ltd (если в тексте статьи не указано иное) 2018. Все права защищены. Запрещается коммерческое использование, если иное прямо не оговорено.
Заявление о конфликте интересов
Конкурирующие интересы: не заявлены.
Цифры
Рисунок 1
Рентген грудной клетки, демонстрирующий большой…
Рисунок 1
Рентген грудной клетки, демонстрирующий большой правый плевральный выпот со средней и нижней частью легкого…
Рисунок 1Рентген грудной клетки: большой правый плевральный выпот со средним и нижним ателектазом легкого.
Рисунок 2
КТ перитонеографии, показывающая расширение…
Рисунок 2
КТ перитонеографии, показывающая распространение введенного перитонеального контраста вправо…
фигура 2КТ перитонеографии, иллюстрирующая распространение введенного перитонеального контраста в правую плевральную полость через отверстие полой вены.
Похожие статьи
- Оптимальные условия визуализации для диагностики плевроперитонеальной коммуникации.
Накаяма Т., Хашимото К., Кирияма Т., Хирано К. Накаяма Т. и др. BMJ Case Rep.31 марта 2019 г .; 12 (3): e228940. DOI: 10.1136 / bcr-2018-228940. BMJ Case Rep.2019. PMID: 30936360 Бесплатная статья PMC.
- Гидроторакс: плевральный выпот, связанный с перитонеальным диализом.
Lew SQ. Lew SQ. Perit Dial Int. 2010 январь-февраль; 30 (1): 13-8. DOI: 10.3747 / pdi.2008.00168. Perit Dial Int. 2010 г. PMID: 20056973 Рассмотрение.
- Плевральный выпот, развивающийся у двух пациентов на непрерывном амбулаторном перитонеальном диализе.
Асим М. Асим М. J Coll Врачи Surg Pak. 2016 ноя; 26 (11): 926-928. J Coll Врачи Surg Pak. 2016 г. PMID: 27981931
- Диафрагмальные отверстия после установки катетера для перитонеального диализа: редкая причина гидроторакса.
Блэк М., Арнольд Д., Мейсон Д., Эйдт Дж., Хоманн С. Черный металл. J Vasc Access.2020 Сен; 21 (5): 785-789. DOI: 10.1177 / 1129729819881015. Epub 2019 17 октября. J Vasc Access. 2020. PMID: 31621476
- Рецидивирующий гидроторакс и хирургическая пластика диафрагмы: сообщение о 2 случаях и обзор литературы.
Кристин Ардженто А., Ким А., Кнауэрт-Браун М., Боффа Д., Сигель, доктор медицины, Джафари Б., Пухальски Дж. Т.. Кристин Ардженто А. и др. J Bronchology Interv Pulmonol.2014 Апрель; 21 (2): 150-3. DOI: 10.1097 / LBR.0000000000000047. J Bronchology Interv Pulmonol. 2014 г. PMID: 24739690 Рассмотрение.
Процитировано
1 артикул- Новое консервативное лечение гидроторакса, связанного с перитонеальным диализом: два клинических случая.
Дай Б.Б., Линь Б.Д., Ян Л.Й., Ван Дж. Х., Пан Ю.Б.Дай ББ и др. Случаи клиники в мире J. 2020 26 декабря; 8 (24): 6437-6443. DOI: 10.12998 / wjcc.v8.i24.6437. Случаи клиники World J. 2020. PMID: 33392328 Бесплатная статья PMC.
Условия MeSH
- Почечная недостаточность, хроническая / терапия *
- Перитонеальный диализ / побочные эффекты *
- Плевральный выпот / диагностическая визуализация
- Плевральный выпот / этиология *
LinkOut — дополнительные ресурсы
Полнотекстовые источники
Прочие источники литературы
Медицинские
цитировать
КопироватьФормат: AMA APA ГНД NLM
Любопытное правостороннее преобладание гидроторакса, связанного с перитонеальным диализом
Clin Kidney J.2015 Apr; 8 (2): 212–214.
Baxter Healthcare Corporation, Дирфилд, Иллинойс, США
Получено 15 сентября 2014 г .; Принято 11 декабря 2014 г. org / licenses / by-nc / 4.0 /), который разрешает некоммерческое повторное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.По вопросам коммерческого повторного использования обращайтесь по адресу [email protected]. Эта статья цитируется в других статьях PMC.
Abstract
Известным осложнением перитонеального диализа является перемещение диализата в плевральное пространство, называемое гидротораксом. Гидроторакс, связанный с перитонеальным диализом, почти всегда правосторонний и представляет собой одно из многих проявлений синдрома пористой диафрагмы. Помимо пористости диафрагмы, этому правостороннему преобладанию могут способствовать внутреннее кровообращение, более низкое гидростатическое давление в правом верхнем квадранте и капсуле печени.Подобные правосторонние проявления были описаны при синдроме Мейгса, желчных выпотах с перфорацией желудка или двенадцатиперстной кишки, гидротораксе печени и хилотораксе, связанном с нефротическим синдромом. Гидроторакс, связанный с БП, можно вылечить с помощью плевродеза или видеоторакоскопии с последующим возобновлением перитонеального диализа.
Ключевые слова: диафрагма, гидроторакс, перитонеальный диализ, плевральный выпот
Введение
Гидроторакс — редкое осложнение перитонеального диализа (ПД) с предполагаемой распространенностью 1-2% [1, 2].Клинические проявления обычно представляют собой острую одышку, а диагностический рентген грудной клетки показывает небольшой или массивный выпот. Выпот не улучшается или может даже ухудшиться после проведения обменов гипертоническим диализатом. Выпот может развиться вскоре после начала БП, что указывает на уже существующий дефект диафрагмы, или через несколько месяцев или лет после начала диализа, обычно после физической нагрузки, что свидетельствует о приобретенном дефекте диафрагмы в результате резкого повышения внутрибрюшного давления [3, 4 ].Диагноз гидроторакса, связанного с БП, ставится с помощью плевроцентеза, выявляющего транссудативный выпот с переменной концентрацией глюкозы в плевральной жидкости, но выше, чем концентрация в сыворотке, как описано Momenin et al. [5]. У пациентов, получавших икодекстрин, выпот может быть подтвержден как диализат путем добавления йода, который образует комплекс с крахмалом и приводит к обесцвечиванию жидкости в голубовато-черный цвет [6].
Любопытным открытием гидроторакса, связанного с БП, является поразительное преобладание правой стороны в этой презентации.Почему гидроторакс так преобладает на правой стороне? Показывают ли другие абдоминальные представления это преобладание правой стороны, что указывает на более широкий спектр связанных клинических состояний? Эти вопросы будут рассмотрены в данном обзоре.
Склонность к правостороннему гидротораксу при перитонеальном диализе
Действительно, гидроторакс, связанный с БП, имеет поразительное правостороннее преобладание. По мнению автора, после просмотра опубликованных кейсов более 90% презентаций были правосторонними. В обзоре 50 пациентов с БП с гидротораксом Nomoto с коллегами отметили, что 88% были правосторонними [7].Мак и его коллеги описали восемь пациентов, у которых был гидроторакс, связанный с БП, у всех был правосторонний [8]. Точно так же Tang и его коллеги описали девять пациентов с БП с гидротораксом в период с 1998 по 2002 год. У восьми из девяти был правосторонний гидроторакс [9]. Дополнительные отчеты о случаях и серии случаев показывают, что наиболее частое представление находится на правой стороне [4, 6, 10–18].
Анатомия нормальной диафрагмы
Нормальная диафрагма функционирует как перегородка, разделяющая брюшную и плевральную полости.Анатомические компоненты диафрагмы представляют собой центральное сухожилие с расходящимися мышечными волокнами, которые каскадом идут от центрального сухожилия и прикрепляются к ребрам, грудины и поясничному отделу позвоночника. За счет сокращения мышечных волокон диафрагма позволяет расширять грудную полость, обеспечивая вдох и сокращение мышц вокруг гастроэзофагеального перехода для предотвращения рефлюкса [19].
Диафрагма покрыта плеврой на верхней поверхности и брюшиной на нижней поверхности. Диафрагмальные артерии, отходящие в основном от аорты, обеспечивают кровоснабжение диафрагмы и входят с нижней поверхности.Диафрагма иннервируется в основном левым и правым диафрагмальными нервами, отходящими от третьего до пятого шейных корешков [19].
Нормальная диафрагма имеет отверстия большего размера, которые позволяют проходить через перегородку критически важным структурам — аортальному отверстию, пищеводному отверстию и нижней полой вене. Меньшие отверстия позволяют проходить нервам и венам. Эти отверстия образуются путем объединения мышечных волокон в группы, позволяющие создавать специальные отверстия в диафрагме. В то время как диафрагмальные отверстия присутствуют в нормальной диафрагме, ни одна из этих анатомических структур не допускает транзита внутрибрюшинного диализата в плевральную полость, предположительно из-за границы раздела мышечных волокон и выступов серозных оболочек и соединительной ткани.
Пористость диафрагмы
Доктор Пауль Киршнер красноречиво описал анатомические дефекты, которые позволяют проходить жидкостям, клеткам, тканям и газам через отверстия в диафрагме [20]. Он назвал эти медицинские проявления «синдромами пористой диафрагмы». В то время как более крупные диафрагмальные грыжи могут существовать из-за неспособности сформировать нормальную диафрагму во время развития эмбриона, эти дефекты более очевидны в их клинической картине (грыжа Бохдалека, грыжа Морганьи). Более коварными являются более мелкие дефекты, которые могут проявляться в виде точечных дефектов, щелей или перемычек размером сантиметр или более.Из всех возможных анатомических мест внутри диафрагмы эти более мелкие дефекты были идентифицированы как возникающие в сухожильной части центральной диафрагмы и чаще встречающиеся в правом полушарии [20]. Дефекты могут быть врожденными или приобретенными из-за скачков внутрибрюшинного давления или некроза тканей.
Кишечное кровообращение и поршневое действие печени
Правостороннее преобладание синдромов пористой диафрагмы не может быть связано с увеличением количества диафрагмальных дефектов в правой части центрального сухожилия изолированно, но усугубляется также движением вещества из лоханки в правый подреберь при перистальтике кишечника.Восходящая перистальтика правой ободочной кишки, за которой следует движение поперечной и нисходящей ободочной кишки вбок и вниз, создает «кишечную циркуляцию», которая перемещает тазовые жидкости или вещества вверх в правый верхний квадрант. Кроме того, гидростатическое давление является самым высоким в тазу и самым низким в надпеченочной области во время вдоха, предположительно из-за движения ребер наружу, которое увеличивает пространство в правом верхнем квадранте [21]. Это кровообращение и скопление жидкости в правом верхнем отделе брюшной полости было подтверждено перитонеографией и наблюдается как у пациентов, лежащих, так и у стоящих [22].Когда правая диафрагма сжимается, она встречает относительно твердую капсулу печени, которая действует как поршень, прогоняя жидкость через пористые дефекты на правой диафрагме. Левый верхний квадрант считается более мягким и податливым и не создает этой поршневой силы [20]. По заключению Киршнера, эта комбинация сухожильных дефектов справа, кишечная циркуляция, втягивающая жидкость или вещества в правую верхнюю часть живота, и поршневое действие капсулы печени объясняют преобладание этих синдромов справа (таблица).
Таблица 1.
Патофизиология правостороннего гидроторакса, связанного с БП
| 1. Брюшная полость, содержащая диализат |
| 2. Врожденная или приобретенная пористая диафрагма |
| 3. Кишечная циркуляция жидкости брюшной правый верхний квадрант |
| 4. Пониженное гидростатическое давление в правом верхнем квадранте живота собирает диализат |
| 5. Поршневое движение капсулы печени шунтирует жидкость через диафрагмальное отверстие |
000 Выбор пористой диафрагмы
9 синдромов В клинической медицине существует поразительное разнообразие синдромов правосторонней пористой диафрагмы, влияющих на многие медицинские специальности (таблица).Таблица 2.
Абдоминальные предлежания с одновременным правосторонним плевральным выпотом
| 1. Гидроторакс, связанный с перитонеальным диализом |
| 2. Желчный выпот с перфорированной язвой желудка или двенадцатиперстной кишки |
| 4. Хилоторакс вторичный по отношению к нефротическому синдрому или лимфоме |
| 5. Доброкачественная аденома яичника с плевральным выпотом (синдром Мейгса) |
| 6.Синдром псевдо-Мейгса |
| 7. Гемоторакс из-за плеврального эндометриоза с / без правого менструального пневмоторакса |
Желчные правосторонние выпоты описаны при язве двенадцатиперстной кишки и перфорации желудка [23, 24]. Портальная гипертензия, вызванная циррозом печени, может проявляться асцитом и плевральным выпотом, обычно правосторонним, и получила название «печеночный гидроторакс» [25–27]. Правосторонний хилоторакс был описан при абдоминальной лимфоме и нефротическом синдроме [28, 29].
Многие увлекательные синдромы пористой диафрагмы являются гинекологическими проявлениями. Синдром Мейгса характеризуется доброкачественной фибромой яичников с асцитом и правосторонним выпотом [30]. Синдром псевдо-Мейгса — это проявление правостороннего выпота, связанного с другими нефиброматозными поражениями, такими как лейомиома матки [31]. Рецидивирующий правосторонний гемоторакс и пневмоторакс (менструальный пневмоторакс) возникают из-за миграции ткани эндометрия по фаллопиевым трубам в брюшную полость через пористую диафрагму в плевральную полость, где она имплантируется и разрушается в легочной ткани [32, 33].Похожий путь был приписан обнаружению гемоторакса при внематочной беременности.
Обсуждение
У пациентов с гидротораксом, связанным с БП, следует понимать, что это проявление является частью большой группы синдромов, имеющих общую патофизиологию — преимущественное развитие диафрагмальных дефектов правой стороны. Хотя гидроторакс, связанный с БП, редко описывается с левой стороны, практикующим врачам следует проявлять особую бдительность, чтобы исключить другие причины выпота при левосторонних проявлениях, например, вторичные по отношению к панкреатиту, застойной сердечной недостаточности или инфекции.Гидроторакс, связанный с БП, лечится с помощью минимально инвазивных методов, таких как плевродез или более инвазивных подходов с использованием торакоскопической хирургии с использованием видео (VATS) [1, 2, 4]. Цель лечения — закрыть пористое отверстие диафрагмы, чтобы обеспечить полное отделение брюшной полости от плевральной. Возможно успешное возобновление ПД после этого ремонта.
Выводы
Гидроторакс, связанный с БП, относится к спектру синдромов пористой диафрагмы, отличительной чертой которых является клиническое проявление правостороннего плеврального выпота.
Заявление о конфликте интересов
Д-р Гест является сотрудником Baxter Healthcare Corporation, Дирфилд, Иллинойс, США.
Ссылки
1. Szeto CC, Chow KM. Патогенез и лечение гидроторакса, осложняющего перитонеальный диализ. Curr Opin Pulm Med 2004; 10: 315–319 [PubMed] [Google Scholar] 2. Чоу К.М., Сзето С.К., Ли ПКТ. Варианты лечения гидроторакса, осложняющего перитонеальный диализ. Semin Dial 2003; 16: 389–394 [PubMed] [Google Scholar] 3. Хашимото М., Ватанабэ А., Хасигучи Х. и др.Правый гидроторакс обнаружен вскоре после введения непрерывного амбулаторного перитонеального диализа: торакоскопическая операция для плевроперитонеальной коммуникации. Gen Thorac Cardiovasc Surg 2011; 59: 499–502 [PubMed] [Google Scholar] 4. Lew SQ. Гидроторакс: плевральный выпот, связанный с перитонеальным диализом. Perit Dial Int 2010; 30: 13–18 [PubMed] [Google Scholar] 5. Моменин Н, Коллетти П.М., Каптейн Э.М. Низкий градиент глюкозы в плевральной жидкости и сыворотке указывает на плевроперитонеальную коммуникацию у пациентов на перитонеальном диализе: презентация двух случаев и обзор литературы.Трансплантация нефрола Dial 2012; 27: 1212–1219 [PubMed] [Google Scholar] 6. Камиллери Б., Гланси Г., Залогодатель Д. и др. Знак черной линии икодекстрина для подтверждения утечки плевры у пациента на перитонеальном диализе. Perit Dial Int 2004; 24: 197. [PubMed] [Google Scholar] 7. Номото Ю., Шуга Т., Накадзима К. и др. Острый гидроторакс при непрерывном амбулаторном перитонеальном диализе — совместное исследование 161 центра. Am J Nephrol 1989; 9: 363–367 [PubMed] [Google Scholar] 8. Мак С.К., Ньюнт К., Вонг П.Н. Длительное наблюдение за торакоскопическим плевродезом по поводу гидроторакса, осложняющего перитонеальный диализ.Энн Торак Сург 2002; 74: 218–221 [PubMed] [Google Scholar] 9. Тан С., Чуй WH, Тан А.В. и др. Видеоассистированный торакоскопический плевродез с тальком эффективен для поддержания перитонеального диализа при остром гидротораксе, осложняющем перитонеальный диализ. Трансплантация нефрола Dial 2003; 18: 804–808 [PubMed] [Google Scholar] 10. Lang CL, Kao TW, Lee CM и др. Видеоассистированная торакоскопическая хирургия при непрерывном амбулаторном диализном гидротораксе. Почка Int 2008; 74: 136. [PubMed] [Google Scholar] 11. Кеннеди С., Маккарти С., Алкен С. и др.Плевроперитонеальная утечка, осложняющая перитонеальный диализ: серия случаев. Инт Дж Нефрол 2011; 2011: ID526753 [бесплатная статья PMC] [PubMed] [Google Scholar] 12. Сайто М., Накагава Т., Токунага Ю. и др. Торакоскопическое хирургическое лечение плевроперитонеальной коммуникации. Взаимодействовать Cardiovasc Thorac Surg 2012; 15: 788–789 [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Кумагаи Х., Ватари М., Курацунэ М. Простое хирургическое лечение плевроперитонеального сообщения без прерывания непрерывного амбулаторного перитонеального диализа.Gen Thorac Cardiovasc Surg 2007; 55: 508–511 [PubMed] [Google Scholar] 14. Хербриг К., Рейманн Д., Киттнер Т. и др. Сухой кашель у пациента с ПАПД. Трансплантация нефрола Dial 2003; 18: 1027–1029 [PubMed] [Google Scholar] 15. Ван Х. Б., Као СС, Хсу К. Ф. и др. Диафрагмальный пузырь, осложняющий гидроторакс при перитонеальном диализе. Intern Med 2009; 48: 1333–1334 [PubMed] [Google Scholar] 16. Грефберг Н., Дэниэлсон Б.Г., Бенсон Л. и др. Правосторонний гидроторакс, затрудняющий перитонеальный диализ. Отчет о 2 случаях. Нефрон 1983; 34: 130–134 [PubMed] [Google Scholar] 17.Jagasia MH, Cole FH, Stegman MH и др. Видео-ассистированный тальковый плевродез в лечении плеврального выпота на фоне постоянного амбулаторного перитонеального диализа: отчет о трех случаях. Am J Kidney Dis 1996; 28: 772–774 [PubMed] [Google Scholar] 18. Пури В., Орельяна Ф.А., Зингер Г.Г. и др. Дефект диафрагмы, затрудняющий перитонеальный диализ. Энн Торак Сург 2011; 92: 1527. [PubMed] [Google Scholar] 19. Дауни Р. Анатомия нормальной диафрагмы. Клиника торакальной хирургии 2011; 21: 273–279 [PubMed] [Google Scholar] 20.Киршнер П.А. Синдромы пористой диафрагмы. Chest Surg Clin N Am 1998; 8: 449–472 [PubMed] [Google Scholar] 21. Overholt RH. Внутрибрюшинное давление. Arch Surg 1931; 22: 691–703 [Google Scholar] 22. Мейерс MA. Распространение и локализация острого внутрибрюшинного выпота. Радиология 1970; 95: 547–554 [PubMed] [Google Scholar] 23. Брэдли Дж. В., Филдинг LP. Гидропневмоторакс, осложняющий перфорированную язвенную болезнь. Br J Surg 1972; 59: 72–73 [PubMed] [Google Scholar] 24. Наяк И.Н., Лоуренс Д. Напряженный пневмоторакс при прободной язве желудка.Br J Surg 1976; 63: 245–247 [PubMed] [Google Scholar] 25. Бадилло Р., Рокки, округ Колумбия. Гидроторакс печени: клинические особенности, лечение и исходы у 77 пациентов и обзор литературы. Медицина (Балтимор) 2014; 93: 135–142 [Бесплатная статья PMC] [PubMed] [Google Scholar] 26. Сингх А., Баджва А., Шуджаат А. Обзор методов лечения гидроторакса печени, основанный на фактических данных. Дыхание 2013; 86: 155–173 [PubMed] [Google Scholar] 28. Chen YC, Kuo MC, Chen HC, et al. Хилезный асцит и хилоторакс из-за наличия трансдиафрагмального шунтирования у взрослого с нефротическим синдромом.Трансплантация нефрола Dial 2005; 20: 1501–1502 [PubMed] [Google Scholar] 29. Мосс Р., Хайндс С., Федулло А.Дж. Хилоторакс: осложнение нефротического синдрома. Am Rev Respir Dis 1989; 140: 1436–1437 [PubMed] [Google Scholar] 31. Огума Т., Ямасаки Н., Наканиши К. и др. Синдром псевдо-Мейгса, связанный с отечной дегенерирующей лейомиомой матки: отчет о клиническом случае. J Obstet Gynaecol Res 2014; 40: 1137–1140 [PubMed] [Google Scholar] 32. Висули А.Н., Дарвиче К., Мпакас А. и др. Менструальный пневмоторакс: редкое явление? Отчет о 5 случаях и обзор литературы.J Thorac Dis 2012; 4 (S1): 17–31 [Бесплатная статья PMC] [PubMed] [Google Scholar] 33. Фостер Д.К., Стерн Дж. Л., Бушема Дж. И др. Плевральный и паренхиматозный легочный эндометриоз. Акушер Гинеколь 1981; 58: 552–556 [PubMed] [Google Scholar]Любопытное правостороннее преобладание гидроторакса, связанного с перитонеальным диализом
Clin Kidney J. 2015 Apr; 8 (2): 212–214.
Baxter Healthcare Corporation, Дирфилд, Иллинойс, США
Получено 15 сентября 2014 г .; Принято 11 декабря 2014 г.
Copyright © Автор 2015.Опубликовано Oxford University Press от имени ERA-EDTA. Это статья в открытом доступе, распространяемая в соответствии с условиями некоммерческой лицензии Creative Commons Attribution (http://creativecommons.org/licenses/by-nc/4.0/), который разрешает некоммерческое повторное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы. По вопросам коммерческого повторного использования обращайтесь по адресу [email protected]. Эта статья цитируется в других статьях PMC.Abstract
Известным осложнением перитонеального диализа является перемещение диализата в плевральное пространство, называемое гидротораксом.Гидроторакс, связанный с перитонеальным диализом, почти всегда правосторонний и представляет собой одно из многих проявлений синдрома пористой диафрагмы. Помимо пористости диафрагмы, этому правостороннему преобладанию могут способствовать внутреннее кровообращение, более низкое гидростатическое давление в правом верхнем квадранте и капсуле печени. Подобные правосторонние проявления были описаны при синдроме Мейгса, желчных выпотах с перфорацией желудка или двенадцатиперстной кишки, гидротораксе печени и хилотораксе, связанном с нефротическим синдромом.Гидроторакс, связанный с БП, можно вылечить с помощью плевродеза или видеоторакоскопии с последующим возобновлением перитонеального диализа.
Ключевые слова: диафрагма, гидроторакс, перитонеальный диализ, плевральный выпот
Введение
Гидроторакс — редкое осложнение перитонеального диализа (ПД) с предполагаемой распространенностью 1-2% [1, 2]. Клинические проявления обычно представляют собой острую одышку, а диагностический рентген грудной клетки показывает небольшой или массивный выпот.Выпот не улучшается или может даже ухудшиться после проведения обменов гипертоническим диализатом. Выпот может развиться вскоре после начала БП, что указывает на уже существующий дефект диафрагмы, или через несколько месяцев или лет после начала диализа, обычно после физической нагрузки, что свидетельствует о приобретенном дефекте диафрагмы в результате резкого повышения внутрибрюшного давления [3, 4 ]. Диагноз гидроторакса, связанного с БП, ставится с помощью плевроцентеза, выявляющего транссудативный выпот с переменной концентрацией глюкозы в плевральной жидкости, но выше, чем концентрация в сыворотке, как описано Momenin et al. [5]. У пациентов, получавших икодекстрин, выпот может быть подтвержден как диализат путем добавления йода, который образует комплекс с крахмалом и приводит к обесцвечиванию жидкости в голубовато-черный цвет [6].
Любопытным открытием гидроторакса, связанного с БП, является поразительное преобладание правой стороны в этой презентации. Почему гидроторакс так преобладает на правой стороне? Показывают ли другие абдоминальные представления это преобладание правой стороны, что указывает на более широкий спектр связанных клинических состояний? Эти вопросы будут рассмотрены в данном обзоре.
Склонность к правостороннему гидротораксу при перитонеальном диализе
Действительно, гидроторакс, связанный с БП, имеет поразительное правостороннее преобладание. По мнению автора, после просмотра опубликованных кейсов более 90% презентаций были правосторонними. В обзоре 50 пациентов с БП с гидротораксом Nomoto с коллегами отметили, что 88% были правосторонними [7]. Мак и его коллеги описали восемь пациентов, у которых был гидроторакс, связанный с БП, у всех был правосторонний [8]. Точно так же Танг и его коллеги описали девять пациентов с БП с гидротораксом в период с 1998 по 2002 год.У восьми из девяти был правосторонний гидроторакс [9]. Дополнительные отчеты о случаях и серии случаев показывают, что наиболее частое представление находится на правой стороне [4, 6, 10–18].
Анатомия нормальной диафрагмы
Нормальная диафрагма функционирует как перегородка, разделяющая брюшную и плевральную полости. Анатомические компоненты диафрагмы представляют собой центральное сухожилие с расходящимися мышечными волокнами, которые каскадом идут от центрального сухожилия и прикрепляются к ребрам, грудины и поясничному отделу позвоночника.За счет сокращения мышечных волокон диафрагма позволяет расширять грудную полость, обеспечивая вдох и сокращение мышц вокруг гастроэзофагеального перехода для предотвращения рефлюкса [19].
Диафрагма покрыта плеврой на верхней поверхности и брюшиной на нижней поверхности. Диафрагмальные артерии, отходящие в основном от аорты, обеспечивают кровоснабжение диафрагмы и входят с нижней поверхности. Диафрагма иннервируется в основном левым и правым диафрагмальными нервами, отходящими от третьего до пятого шейных корешков [19].
Нормальная диафрагма имеет отверстия большего размера, которые позволяют проходить через перегородку критически важным структурам — аортальному отверстию, пищеводному отверстию и нижней полой вене. Меньшие отверстия позволяют проходить нервам и венам. Эти отверстия образуются путем объединения мышечных волокон в группы, позволяющие создавать специальные отверстия в диафрагме. В то время как диафрагмальные отверстия присутствуют в нормальной диафрагме, ни одна из этих анатомических структур не допускает транзита внутрибрюшинного диализата в плевральную полость, предположительно из-за границы раздела мышечных волокон и выступов серозных оболочек и соединительной ткани.
Пористость диафрагмы
Доктор Пауль Киршнер красноречиво описал анатомические дефекты, которые позволяют проходить жидкостям, клеткам, тканям и газам через отверстия в диафрагме [20]. Он назвал эти медицинские проявления «синдромами пористой диафрагмы». В то время как более крупные диафрагмальные грыжи могут существовать из-за неспособности сформировать нормальную диафрагму во время развития эмбриона, эти дефекты более очевидны в их клинической картине (грыжа Бохдалека, грыжа Морганьи). Более коварными являются более мелкие дефекты, которые могут проявляться в виде точечных дефектов, щелей или перемычек размером сантиметр или более.Из всех возможных анатомических мест внутри диафрагмы эти более мелкие дефекты были идентифицированы как возникающие в сухожильной части центральной диафрагмы и чаще встречающиеся в правом полушарии [20]. Дефекты могут быть врожденными или приобретенными из-за скачков внутрибрюшинного давления или некроза тканей.
Кишечное кровообращение и поршневое действие печени
Правостороннее преобладание синдромов пористой диафрагмы не может быть связано с увеличением количества диафрагмальных дефектов в правой части центрального сухожилия изолированно, но усугубляется также движением вещества из лоханки в правый подреберь при перистальтике кишечника.Восходящая перистальтика правой ободочной кишки, за которой следует движение поперечной и нисходящей ободочной кишки вбок и вниз, создает «кишечную циркуляцию», которая перемещает тазовые жидкости или вещества вверх в правый верхний квадрант. Кроме того, гидростатическое давление является самым высоким в тазу и самым низким в надпеченочной области во время вдоха, предположительно из-за движения ребер наружу, которое увеличивает пространство в правом верхнем квадранте [21]. Это кровообращение и скопление жидкости в правом верхнем отделе брюшной полости было подтверждено перитонеографией и наблюдается как у пациентов, лежащих, так и у стоящих [22].Когда правая диафрагма сжимается, она встречает относительно твердую капсулу печени, которая действует как поршень, прогоняя жидкость через пористые дефекты на правой диафрагме. Левый верхний квадрант считается более мягким и податливым и не создает этой поршневой силы [20]. По заключению Киршнера, эта комбинация сухожильных дефектов справа, кишечная циркуляция, втягивающая жидкость или вещества в правую верхнюю часть живота, и поршневое действие капсулы печени объясняют преобладание этих синдромов справа (таблица).
Таблица 1.
Патофизиология правостороннего гидроторакса, связанного с БП
| 1. Брюшная полость, содержащая диализат |
| 2. Врожденная или приобретенная пористая диафрагма |
| 3. Кишечная циркуляция жидкости брюшной правый верхний квадрант |
| 4. Пониженное гидростатическое давление в правом верхнем квадранте живота собирает диализат |
| 5. Поршневое движение капсулы печени шунтирует жидкость через диафрагмальное отверстие |
000 Выбор пористой диафрагмы
9 синдромов В клинической медицине существует поразительное разнообразие синдромов правосторонней пористой диафрагмы, влияющих на многие медицинские специальности (таблица).Таблица 2.
Абдоминальные предлежания с одновременным правосторонним плевральным выпотом
| 1. Гидроторакс, связанный с перитонеальным диализом |
| 2. Желчный выпот с перфорированной язвой желудка или двенадцатиперстной кишки |
| 4. Хилоторакс вторичный по отношению к нефротическому синдрому или лимфоме |
| 5. Доброкачественная аденома яичника с плевральным выпотом (синдром Мейгса) |
| 6.Синдром псевдо-Мейгса |
| 7. Гемоторакс из-за плеврального эндометриоза с / без правого менструального пневмоторакса |
Желчные правосторонние выпоты описаны при язве двенадцатиперстной кишки и перфорации желудка [23, 24]. Портальная гипертензия, вызванная циррозом печени, может проявляться асцитом и плевральным выпотом, обычно правосторонним, и получила название «печеночный гидроторакс» [25–27]. Правосторонний хилоторакс был описан при абдоминальной лимфоме и нефротическом синдроме [28, 29].
Многие увлекательные синдромы пористой диафрагмы являются гинекологическими проявлениями. Синдром Мейгса характеризуется доброкачественной фибромой яичников с асцитом и правосторонним выпотом [30]. Синдром псевдо-Мейгса — это проявление правостороннего выпота, связанного с другими нефиброматозными поражениями, такими как лейомиома матки [31]. Рецидивирующий правосторонний гемоторакс и пневмоторакс (менструальный пневмоторакс) возникают из-за миграции ткани эндометрия по фаллопиевым трубам в брюшную полость через пористую диафрагму в плевральную полость, где она имплантируется и разрушается в легочной ткани [32, 33].Похожий путь был приписан обнаружению гемоторакса при внематочной беременности.
Обсуждение
У пациентов с гидротораксом, связанным с БП, следует понимать, что это проявление является частью большой группы синдромов, имеющих общую патофизиологию — преимущественное развитие диафрагмальных дефектов правой стороны. Хотя гидроторакс, связанный с БП, редко описывается с левой стороны, практикующим врачам следует проявлять особую бдительность, чтобы исключить другие причины выпота при левосторонних проявлениях, например, вторичные по отношению к панкреатиту, застойной сердечной недостаточности или инфекции.Гидроторакс, связанный с БП, лечится с помощью минимально инвазивных методов, таких как плевродез или более инвазивных подходов с использованием торакоскопической хирургии с использованием видео (VATS) [1, 2, 4]. Цель лечения — закрыть пористое отверстие диафрагмы, чтобы обеспечить полное отделение брюшной полости от плевральной. Возможно успешное возобновление ПД после этого ремонта.
Выводы
Гидроторакс, связанный с БП, относится к спектру синдромов пористой диафрагмы, отличительной чертой которых является клиническое проявление правостороннего плеврального выпота.
Заявление о конфликте интересов
Д-р Гест является сотрудником Baxter Healthcare Corporation, Дирфилд, Иллинойс, США.
Ссылки
1. Szeto CC, Chow KM. Патогенез и лечение гидроторакса, осложняющего перитонеальный диализ. Curr Opin Pulm Med 2004; 10: 315–319 [PubMed] [Google Scholar] 2. Чоу К.М., Сзето С.К., Ли ПКТ. Варианты лечения гидроторакса, осложняющего перитонеальный диализ. Semin Dial 2003; 16: 389–394 [PubMed] [Google Scholar] 3. Хашимото М., Ватанабэ А., Хасигучи Х. и др.Правый гидроторакс обнаружен вскоре после введения непрерывного амбулаторного перитонеального диализа: торакоскопическая операция для плевроперитонеальной коммуникации. Gen Thorac Cardiovasc Surg 2011; 59: 499–502 [PubMed] [Google Scholar] 4. Lew SQ. Гидроторакс: плевральный выпот, связанный с перитонеальным диализом. Perit Dial Int 2010; 30: 13–18 [PubMed] [Google Scholar] 5. Моменин Н, Коллетти П.М., Каптейн Э.М. Низкий градиент глюкозы в плевральной жидкости и сыворотке указывает на плевроперитонеальную коммуникацию у пациентов на перитонеальном диализе: презентация двух случаев и обзор литературы.Трансплантация нефрола Dial 2012; 27: 1212–1219 [PubMed] [Google Scholar] 6. Камиллери Б., Гланси Г., Залогодатель Д. и др. Знак черной линии икодекстрина для подтверждения утечки плевры у пациента на перитонеальном диализе. Perit Dial Int 2004; 24: 197. [PubMed] [Google Scholar] 7. Номото Ю., Шуга Т., Накадзима К. и др. Острый гидроторакс при непрерывном амбулаторном перитонеальном диализе — совместное исследование 161 центра. Am J Nephrol 1989; 9: 363–367 [PubMed] [Google Scholar] 8. Мак С.К., Ньюнт К., Вонг П.Н. Длительное наблюдение за торакоскопическим плевродезом по поводу гидроторакса, осложняющего перитонеальный диализ.Энн Торак Сург 2002; 74: 218–221 [PubMed] [Google Scholar] 9. Тан С., Чуй WH, Тан А.В. и др. Видеоассистированный торакоскопический плевродез с тальком эффективен для поддержания перитонеального диализа при остром гидротораксе, осложняющем перитонеальный диализ. Трансплантация нефрола Dial 2003; 18: 804–808 [PubMed] [Google Scholar] 10. Lang CL, Kao TW, Lee CM и др. Видеоассистированная торакоскопическая хирургия при непрерывном амбулаторном диализном гидротораксе. Почка Int 2008; 74: 136. [PubMed] [Google Scholar] 11. Кеннеди С., Маккарти С., Алкен С. и др.Плевроперитонеальная утечка, осложняющая перитонеальный диализ: серия случаев. Инт Дж Нефрол 2011; 2011: ID526753 [бесплатная статья PMC] [PubMed] [Google Scholar] 12. Сайто М., Накагава Т., Токунага Ю. и др. Торакоскопическое хирургическое лечение плевроперитонеальной коммуникации. Взаимодействовать Cardiovasc Thorac Surg 2012; 15: 788–789 [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Кумагаи Х., Ватари М., Курацунэ М. Простое хирургическое лечение плевроперитонеального сообщения без прерывания непрерывного амбулаторного перитонеального диализа.Gen Thorac Cardiovasc Surg 2007; 55: 508–511 [PubMed] [Google Scholar] 14. Хербриг К., Рейманн Д., Киттнер Т. и др. Сухой кашель у пациента с ПАПД. Трансплантация нефрола Dial 2003; 18: 1027–1029 [PubMed] [Google Scholar] 15. Ван Х. Б., Као СС, Хсу К. Ф. и др. Диафрагмальный пузырь, осложняющий гидроторакс при перитонеальном диализе. Intern Med 2009; 48: 1333–1334 [PubMed] [Google Scholar] 16. Грефберг Н., Дэниэлсон Б.Г., Бенсон Л. и др. Правосторонний гидроторакс, затрудняющий перитонеальный диализ. Отчет о 2 случаях. Нефрон 1983; 34: 130–134 [PubMed] [Google Scholar] 17.Jagasia MH, Cole FH, Stegman MH и др. Видео-ассистированный тальковый плевродез в лечении плеврального выпота на фоне постоянного амбулаторного перитонеального диализа: отчет о трех случаях. Am J Kidney Dis 1996; 28: 772–774 [PubMed] [Google Scholar] 18. Пури В., Орельяна Ф.А., Зингер Г.Г. и др. Дефект диафрагмы, затрудняющий перитонеальный диализ. Энн Торак Сург 2011; 92: 1527. [PubMed] [Google Scholar] 19. Дауни Р. Анатомия нормальной диафрагмы. Клиника торакальной хирургии 2011; 21: 273–279 [PubMed] [Google Scholar] 20.Киршнер П.А. Синдромы пористой диафрагмы. Chest Surg Clin N Am 1998; 8: 449–472 [PubMed] [Google Scholar] 21. Overholt RH. Внутрибрюшинное давление. Arch Surg 1931; 22: 691–703 [Google Scholar] 22. Мейерс MA. Распространение и локализация острого внутрибрюшинного выпота. Радиология 1970; 95: 547–554 [PubMed] [Google Scholar] 23. Брэдли Дж. В., Филдинг LP. Гидропневмоторакс, осложняющий перфорированную язвенную болезнь. Br J Surg 1972; 59: 72–73 [PubMed] [Google Scholar] 24. Наяк И.Н., Лоуренс Д. Напряженный пневмоторакс при прободной язве желудка.Br J Surg 1976; 63: 245–247 [PubMed] [Google Scholar] 25. Бадилло Р., Рокки, округ Колумбия. Гидроторакс печени: клинические особенности, лечение и исходы у 77 пациентов и обзор литературы. Медицина (Балтимор) 2014; 93: 135–142 [Бесплатная статья PMC] [PubMed] [Google Scholar] 26. Сингх А., Баджва А., Шуджаат А. Обзор методов лечения гидроторакса печени, основанный на фактических данных. Дыхание 2013; 86: 155–173 [PubMed] [Google Scholar] 28. Chen YC, Kuo MC, Chen HC, et al. Хилезный асцит и хилоторакс из-за наличия трансдиафрагмального шунтирования у взрослого с нефротическим синдромом.Трансплантация нефрола Dial 2005; 20: 1501–1502 [PubMed] [Google Scholar] 29. Мосс Р., Хайндс С., Федулло А.Дж. Хилоторакс: осложнение нефротического синдрома. Am Rev Respir Dis 1989; 140: 1436–1437 [PubMed] [Google Scholar] 31. Огума Т., Ямасаки Н., Наканиши К. и др. Синдром псевдо-Мейгса, связанный с отечной дегенерирующей лейомиомой матки: отчет о клиническом случае. J Obstet Gynaecol Res 2014; 40: 1137–1140 [PubMed] [Google Scholar] 32. Висули А.Н., Дарвиче К., Мпакас А. и др. Менструальный пневмоторакс: редкое явление? Отчет о 5 случаях и обзор литературы.J Thorac Dis 2012; 4 (S1): 17–31 [Бесплатная статья PMC] [PubMed] [Google Scholar] 33. Фостер Д.К., Стерн Дж. Л., Бушема Дж. И др. Плевральный и паренхиматозный легочный эндометриоз. Акушер Гинеколь 1981; 58: 552–556 [PubMed] [Google Scholar]Любопытное правостороннее преобладание гидроторакса, связанного с перитонеальным диализом
Clin Kidney J. 2015 Apr; 8 (2): 212–214.
Baxter Healthcare Corporation, Дирфилд, Иллинойс, США
Получено 15 сентября 2014 г .; Принято 11 декабря 2014 г.
Copyright © Автор 2015.Опубликовано Oxford University Press от имени ERA-EDTA. Это статья в открытом доступе, распространяемая в соответствии с условиями некоммерческой лицензии Creative Commons Attribution (http://creativecommons.org/licenses/by-nc/4.0/), который разрешает некоммерческое повторное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы. По вопросам коммерческого повторного использования обращайтесь по адресу [email protected]. Эта статья цитируется в других статьях PMC.Abstract
Известным осложнением перитонеального диализа является перемещение диализата в плевральное пространство, называемое гидротораксом.Гидроторакс, связанный с перитонеальным диализом, почти всегда правосторонний и представляет собой одно из многих проявлений синдрома пористой диафрагмы. Помимо пористости диафрагмы, этому правостороннему преобладанию могут способствовать внутреннее кровообращение, более низкое гидростатическое давление в правом верхнем квадранте и капсуле печени. Подобные правосторонние проявления были описаны при синдроме Мейгса, желчных выпотах с перфорацией желудка или двенадцатиперстной кишки, гидротораксе печени и хилотораксе, связанном с нефротическим синдромом.Гидроторакс, связанный с БП, можно вылечить с помощью плевродеза или видеоторакоскопии с последующим возобновлением перитонеального диализа.
Ключевые слова: диафрагма, гидроторакс, перитонеальный диализ, плевральный выпот
Введение
Гидроторакс — редкое осложнение перитонеального диализа (ПД) с предполагаемой распространенностью 1-2% [1, 2]. Клинические проявления обычно представляют собой острую одышку, а диагностический рентген грудной клетки показывает небольшой или массивный выпот.Выпот не улучшается или может даже ухудшиться после проведения обменов гипертоническим диализатом. Выпот может развиться вскоре после начала БП, что указывает на уже существующий дефект диафрагмы, или через несколько месяцев или лет после начала диализа, обычно после физической нагрузки, что свидетельствует о приобретенном дефекте диафрагмы в результате резкого повышения внутрибрюшного давления [3, 4 ]. Диагноз гидроторакса, связанного с БП, ставится с помощью плевроцентеза, выявляющего транссудативный выпот с переменной концентрацией глюкозы в плевральной жидкости, но выше, чем концентрация в сыворотке, как описано Momenin et al. [5]. У пациентов, получавших икодекстрин, выпот может быть подтвержден как диализат путем добавления йода, который образует комплекс с крахмалом и приводит к обесцвечиванию жидкости в голубовато-черный цвет [6].
Любопытным открытием гидроторакса, связанного с БП, является поразительное преобладание правой стороны в этой презентации. Почему гидроторакс так преобладает на правой стороне? Показывают ли другие абдоминальные представления это преобладание правой стороны, что указывает на более широкий спектр связанных клинических состояний? Эти вопросы будут рассмотрены в данном обзоре.
Склонность к правостороннему гидротораксу при перитонеальном диализе
Действительно, гидроторакс, связанный с БП, имеет поразительное правостороннее преобладание. По мнению автора, после просмотра опубликованных кейсов более 90% презентаций были правосторонними. В обзоре 50 пациентов с БП с гидротораксом Nomoto с коллегами отметили, что 88% были правосторонними [7]. Мак и его коллеги описали восемь пациентов, у которых был гидроторакс, связанный с БП, у всех был правосторонний [8]. Точно так же Танг и его коллеги описали девять пациентов с БП с гидротораксом в период с 1998 по 2002 год.У восьми из девяти был правосторонний гидроторакс [9]. Дополнительные отчеты о случаях и серии случаев показывают, что наиболее частое представление находится на правой стороне [4, 6, 10–18].
Анатомия нормальной диафрагмы
Нормальная диафрагма функционирует как перегородка, разделяющая брюшную и плевральную полости. Анатомические компоненты диафрагмы представляют собой центральное сухожилие с расходящимися мышечными волокнами, которые каскадом идут от центрального сухожилия и прикрепляются к ребрам, грудины и поясничному отделу позвоночника.За счет сокращения мышечных волокон диафрагма позволяет расширять грудную полость, обеспечивая вдох и сокращение мышц вокруг гастроэзофагеального перехода для предотвращения рефлюкса [19].
Диафрагма покрыта плеврой на верхней поверхности и брюшиной на нижней поверхности. Диафрагмальные артерии, отходящие в основном от аорты, обеспечивают кровоснабжение диафрагмы и входят с нижней поверхности. Диафрагма иннервируется в основном левым и правым диафрагмальными нервами, отходящими от третьего до пятого шейных корешков [19].
Нормальная диафрагма имеет отверстия большего размера, которые позволяют проходить через перегородку критически важным структурам — аортальному отверстию, пищеводному отверстию и нижней полой вене. Меньшие отверстия позволяют проходить нервам и венам. Эти отверстия образуются путем объединения мышечных волокон в группы, позволяющие создавать специальные отверстия в диафрагме. В то время как диафрагмальные отверстия присутствуют в нормальной диафрагме, ни одна из этих анатомических структур не допускает транзита внутрибрюшинного диализата в плевральную полость, предположительно из-за границы раздела мышечных волокон и выступов серозных оболочек и соединительной ткани.
Пористость диафрагмы
Доктор Пауль Киршнер красноречиво описал анатомические дефекты, которые позволяют проходить жидкостям, клеткам, тканям и газам через отверстия в диафрагме [20]. Он назвал эти медицинские проявления «синдромами пористой диафрагмы». В то время как более крупные диафрагмальные грыжи могут существовать из-за неспособности сформировать нормальную диафрагму во время развития эмбриона, эти дефекты более очевидны в их клинической картине (грыжа Бохдалека, грыжа Морганьи). Более коварными являются более мелкие дефекты, которые могут проявляться в виде точечных дефектов, щелей или перемычек размером сантиметр или более.Из всех возможных анатомических мест внутри диафрагмы эти более мелкие дефекты были идентифицированы как возникающие в сухожильной части центральной диафрагмы и чаще встречающиеся в правом полушарии [20]. Дефекты могут быть врожденными или приобретенными из-за скачков внутрибрюшинного давления или некроза тканей.
Кишечное кровообращение и поршневое действие печени
Правостороннее преобладание синдромов пористой диафрагмы не может быть связано с увеличением количества диафрагмальных дефектов в правой части центрального сухожилия изолированно, но усугубляется также движением вещества из лоханки в правый подреберь при перистальтике кишечника.Восходящая перистальтика правой ободочной кишки, за которой следует движение поперечной и нисходящей ободочной кишки вбок и вниз, создает «кишечную циркуляцию», которая перемещает тазовые жидкости или вещества вверх в правый верхний квадрант. Кроме того, гидростатическое давление является самым высоким в тазу и самым низким в надпеченочной области во время вдоха, предположительно из-за движения ребер наружу, которое увеличивает пространство в правом верхнем квадранте [21]. Это кровообращение и скопление жидкости в правом верхнем отделе брюшной полости было подтверждено перитонеографией и наблюдается как у пациентов, лежащих, так и у стоящих [22].Когда правая диафрагма сжимается, она встречает относительно твердую капсулу печени, которая действует как поршень, прогоняя жидкость через пористые дефекты на правой диафрагме. Левый верхний квадрант считается более мягким и податливым и не создает этой поршневой силы [20]. По заключению Киршнера, эта комбинация сухожильных дефектов справа, кишечная циркуляция, втягивающая жидкость или вещества в правую верхнюю часть живота, и поршневое действие капсулы печени объясняют преобладание этих синдромов справа (таблица).
Таблица 1.
Патофизиология правостороннего гидроторакса, связанного с БП
| 1. Брюшная полость, содержащая диализат |
| 2. Врожденная или приобретенная пористая диафрагма |
| 3. Кишечная циркуляция жидкости брюшной правый верхний квадрант |
| 4. Пониженное гидростатическое давление в правом верхнем квадранте живота собирает диализат |
| 5. Поршневое движение капсулы печени шунтирует жидкость через диафрагмальное отверстие |
000 Выбор пористой диафрагмы
9 синдромов В клинической медицине существует поразительное разнообразие синдромов правосторонней пористой диафрагмы, влияющих на многие медицинские специальности (таблица).Таблица 2.
Абдоминальные предлежания с одновременным правосторонним плевральным выпотом
| 1. Гидроторакс, связанный с перитонеальным диализом |
| 2. Желчный выпот с перфорированной язвой желудка или двенадцатиперстной кишки |
| 4. Хилоторакс вторичный по отношению к нефротическому синдрому или лимфоме |
| 5. Доброкачественная аденома яичника с плевральным выпотом (синдром Мейгса) |
| 6.Синдром псевдо-Мейгса |
| 7. Гемоторакс из-за плеврального эндометриоза с / без правого менструального пневмоторакса |
Желчные правосторонние выпоты описаны при язве двенадцатиперстной кишки и перфорации желудка [23, 24]. Портальная гипертензия, вызванная циррозом печени, может проявляться асцитом и плевральным выпотом, обычно правосторонним, и получила название «печеночный гидроторакс» [25–27]. Правосторонний хилоторакс был описан при абдоминальной лимфоме и нефротическом синдроме [28, 29].
Многие увлекательные синдромы пористой диафрагмы являются гинекологическими проявлениями. Синдром Мейгса характеризуется доброкачественной фибромой яичников с асцитом и правосторонним выпотом [30]. Синдром псевдо-Мейгса — это проявление правостороннего выпота, связанного с другими нефиброматозными поражениями, такими как лейомиома матки [31]. Рецидивирующий правосторонний гемоторакс и пневмоторакс (менструальный пневмоторакс) возникают из-за миграции ткани эндометрия по фаллопиевым трубам в брюшную полость через пористую диафрагму в плевральную полость, где она имплантируется и разрушается в легочной ткани [32, 33].Похожий путь был приписан обнаружению гемоторакса при внематочной беременности.
Обсуждение
У пациентов с гидротораксом, связанным с БП, следует понимать, что это проявление является частью большой группы синдромов, имеющих общую патофизиологию — преимущественное развитие диафрагмальных дефектов правой стороны. Хотя гидроторакс, связанный с БП, редко описывается с левой стороны, практикующим врачам следует проявлять особую бдительность, чтобы исключить другие причины выпота при левосторонних проявлениях, например, вторичные по отношению к панкреатиту, застойной сердечной недостаточности или инфекции.Гидроторакс, связанный с БП, лечится с помощью минимально инвазивных методов, таких как плевродез или более инвазивных подходов с использованием торакоскопической хирургии с использованием видео (VATS) [1, 2, 4]. Цель лечения — закрыть пористое отверстие диафрагмы, чтобы обеспечить полное отделение брюшной полости от плевральной. Возможно успешное возобновление ПД после этого ремонта.
Выводы
Гидроторакс, связанный с БП, относится к спектру синдромов пористой диафрагмы, отличительной чертой которых является клиническое проявление правостороннего плеврального выпота.
Заявление о конфликте интересов
Д-р Гест является сотрудником Baxter Healthcare Corporation, Дирфилд, Иллинойс, США.
Ссылки
1. Szeto CC, Chow KM. Патогенез и лечение гидроторакса, осложняющего перитонеальный диализ. Curr Opin Pulm Med 2004; 10: 315–319 [PubMed] [Google Scholar] 2. Чоу К.М., Сзето С.К., Ли ПКТ. Варианты лечения гидроторакса, осложняющего перитонеальный диализ. Semin Dial 2003; 16: 389–394 [PubMed] [Google Scholar] 3. Хашимото М., Ватанабэ А., Хасигучи Х. и др.Правый гидроторакс обнаружен вскоре после введения непрерывного амбулаторного перитонеального диализа: торакоскопическая операция для плевроперитонеальной коммуникации. Gen Thorac Cardiovasc Surg 2011; 59: 499–502 [PubMed] [Google Scholar] 4. Lew SQ. Гидроторакс: плевральный выпот, связанный с перитонеальным диализом. Perit Dial Int 2010; 30: 13–18 [PubMed] [Google Scholar] 5. Моменин Н, Коллетти П.М., Каптейн Э.М. Низкий градиент глюкозы в плевральной жидкости и сыворотке указывает на плевроперитонеальную коммуникацию у пациентов на перитонеальном диализе: презентация двух случаев и обзор литературы.Трансплантация нефрола Dial 2012; 27: 1212–1219 [PubMed] [Google Scholar] 6. Камиллери Б., Гланси Г., Залогодатель Д. и др. Знак черной линии икодекстрина для подтверждения утечки плевры у пациента на перитонеальном диализе. Perit Dial Int 2004; 24: 197. [PubMed] [Google Scholar] 7. Номото Ю., Шуга Т., Накадзима К. и др. Острый гидроторакс при непрерывном амбулаторном перитонеальном диализе — совместное исследование 161 центра. Am J Nephrol 1989; 9: 363–367 [PubMed] [Google Scholar] 8. Мак С.К., Ньюнт К., Вонг П.Н. Длительное наблюдение за торакоскопическим плевродезом по поводу гидроторакса, осложняющего перитонеальный диализ.Энн Торак Сург 2002; 74: 218–221 [PubMed] [Google Scholar] 9. Тан С., Чуй WH, Тан А.В. и др. Видеоассистированный торакоскопический плевродез с тальком эффективен для поддержания перитонеального диализа при остром гидротораксе, осложняющем перитонеальный диализ. Трансплантация нефрола Dial 2003; 18: 804–808 [PubMed] [Google Scholar] 10. Lang CL, Kao TW, Lee CM и др. Видеоассистированная торакоскопическая хирургия при непрерывном амбулаторном диализном гидротораксе. Почка Int 2008; 74: 136. [PubMed] [Google Scholar] 11. Кеннеди С., Маккарти С., Алкен С. и др.Плевроперитонеальная утечка, осложняющая перитонеальный диализ: серия случаев. Инт Дж Нефрол 2011; 2011: ID526753 [бесплатная статья PMC] [PubMed] [Google Scholar] 12. Сайто М., Накагава Т., Токунага Ю. и др. Торакоскопическое хирургическое лечение плевроперитонеальной коммуникации. Взаимодействовать Cardiovasc Thorac Surg 2012; 15: 788–789 [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Кумагаи Х., Ватари М., Курацунэ М. Простое хирургическое лечение плевроперитонеального сообщения без прерывания непрерывного амбулаторного перитонеального диализа.Gen Thorac Cardiovasc Surg 2007; 55: 508–511 [PubMed] [Google Scholar] 14. Хербриг К., Рейманн Д., Киттнер Т. и др. Сухой кашель у пациента с ПАПД. Трансплантация нефрола Dial 2003; 18: 1027–1029 [PubMed] [Google Scholar] 15. Ван Х. Б., Као СС, Хсу К. Ф. и др. Диафрагмальный пузырь, осложняющий гидроторакс при перитонеальном диализе. Intern Med 2009; 48: 1333–1334 [PubMed] [Google Scholar] 16. Грефберг Н., Дэниэлсон Б.Г., Бенсон Л. и др. Правосторонний гидроторакс, затрудняющий перитонеальный диализ. Отчет о 2 случаях. Нефрон 1983; 34: 130–134 [PubMed] [Google Scholar] 17.Jagasia MH, Cole FH, Stegman MH и др. Видео-ассистированный тальковый плевродез в лечении плеврального выпота на фоне постоянного амбулаторного перитонеального диализа: отчет о трех случаях. Am J Kidney Dis 1996; 28: 772–774 [PubMed] [Google Scholar] 18. Пури В., Орельяна Ф.А., Зингер Г.Г. и др. Дефект диафрагмы, затрудняющий перитонеальный диализ. Энн Торак Сург 2011; 92: 1527. [PubMed] [Google Scholar] 19. Дауни Р. Анатомия нормальной диафрагмы. Клиника торакальной хирургии 2011; 21: 273–279 [PubMed] [Google Scholar] 20.Киршнер П.А. Синдромы пористой диафрагмы. Chest Surg Clin N Am 1998; 8: 449–472 [PubMed] [Google Scholar] 21. Overholt RH. Внутрибрюшинное давление. Arch Surg 1931; 22: 691–703 [Google Scholar] 22. Мейерс MA. Распространение и локализация острого внутрибрюшинного выпота. Радиология 1970; 95: 547–554 [PubMed] [Google Scholar] 23. Брэдли Дж. В., Филдинг LP. Гидропневмоторакс, осложняющий перфорированную язвенную болезнь. Br J Surg 1972; 59: 72–73 [PubMed] [Google Scholar] 24. Наяк И.Н., Лоуренс Д. Напряженный пневмоторакс при прободной язве желудка.Br J Surg 1976; 63: 245–247 [PubMed] [Google Scholar] 25. Бадилло Р., Рокки, округ Колумбия. Гидроторакс печени: клинические особенности, лечение и исходы у 77 пациентов и обзор литературы. Медицина (Балтимор) 2014; 93: 135–142 [Бесплатная статья PMC] [PubMed] [Google Scholar] 26. Сингх А., Баджва А., Шуджаат А. Обзор методов лечения гидроторакса печени, основанный на фактических данных. Дыхание 2013; 86: 155–173 [PubMed] [Google Scholar] 28. Chen YC, Kuo MC, Chen HC, et al. Хилезный асцит и хилоторакс из-за наличия трансдиафрагмального шунтирования у взрослого с нефротическим синдромом.Трансплантация нефрола Dial 2005; 20: 1501–1502 [PubMed] [Google Scholar] 29. Мосс Р., Хайндс С., Федулло А.Дж. Хилоторакс: осложнение нефротического синдрома. Am Rev Respir Dis 1989; 140: 1436–1437 [PubMed] [Google Scholar] 31. Огума Т., Ямасаки Н., Наканиши К. и др. Синдром псевдо-Мейгса, связанный с отечной дегенерирующей лейомиомой матки: отчет о клиническом случае. J Obstet Gynaecol Res 2014; 40: 1137–1140 [PubMed] [Google Scholar] 32. Висули А.Н., Дарвиче К., Мпакас А. и др. Менструальный пневмоторакс: редкое явление? Отчет о 5 случаях и обзор литературы.J Thorac Dis 2012; 4 (S1): 17–31 [Бесплатная статья PMC] [PubMed] [Google Scholar] 33. Фостер Д.К., Стерн Дж. Л., Бушема Дж. И др. Плевральный и паренхиматозный легочный эндометриоз. Акушер Гинеколь 1981; 58: 552–556 [PubMed] [Google Scholar]Любопытное правостороннее преобладание гидроторакса, связанного с перитонеальным диализом
Clin Kidney J. 2015 Apr; 8 (2): 212–214.
Baxter Healthcare Corporation, Дирфилд, Иллинойс, США
Получено 15 сентября 2014 г .; Принято 11 декабря 2014 г.
Copyright © Автор 2015.Опубликовано Oxford University Press от имени ERA-EDTA. Это статья в открытом доступе, распространяемая в соответствии с условиями некоммерческой лицензии Creative Commons Attribution (http://creativecommons.org/licenses/by-nc/4.0/), который разрешает некоммерческое повторное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы. По вопросам коммерческого повторного использования обращайтесь по адресу [email protected]. Эта статья цитируется в других статьях PMC.Abstract
Известным осложнением перитонеального диализа является перемещение диализата в плевральное пространство, называемое гидротораксом.Гидроторакс, связанный с перитонеальным диализом, почти всегда правосторонний и представляет собой одно из многих проявлений синдрома пористой диафрагмы. Помимо пористости диафрагмы, этому правостороннему преобладанию могут способствовать внутреннее кровообращение, более низкое гидростатическое давление в правом верхнем квадранте и капсуле печени. Подобные правосторонние проявления были описаны при синдроме Мейгса, желчных выпотах с перфорацией желудка или двенадцатиперстной кишки, гидротораксе печени и хилотораксе, связанном с нефротическим синдромом.Гидроторакс, связанный с БП, можно вылечить с помощью плевродеза или видеоторакоскопии с последующим возобновлением перитонеального диализа.
Ключевые слова: диафрагма, гидроторакс, перитонеальный диализ, плевральный выпот
Введение
Гидроторакс — редкое осложнение перитонеального диализа (ПД) с предполагаемой распространенностью 1-2% [1, 2]. Клинические проявления обычно представляют собой острую одышку, а диагностический рентген грудной клетки показывает небольшой или массивный выпот.Выпот не улучшается или может даже ухудшиться после проведения обменов гипертоническим диализатом. Выпот может развиться вскоре после начала БП, что указывает на уже существующий дефект диафрагмы, или через несколько месяцев или лет после начала диализа, обычно после физической нагрузки, что свидетельствует о приобретенном дефекте диафрагмы в результате резкого повышения внутрибрюшного давления [3, 4 ]. Диагноз гидроторакса, связанного с БП, ставится с помощью плевроцентеза, выявляющего транссудативный выпот с переменной концентрацией глюкозы в плевральной жидкости, но выше, чем концентрация в сыворотке, как описано Momenin et al. [5]. У пациентов, получавших икодекстрин, выпот может быть подтвержден как диализат путем добавления йода, который образует комплекс с крахмалом и приводит к обесцвечиванию жидкости в голубовато-черный цвет [6].
Любопытным открытием гидроторакса, связанного с БП, является поразительное преобладание правой стороны в этой презентации. Почему гидроторакс так преобладает на правой стороне? Показывают ли другие абдоминальные представления это преобладание правой стороны, что указывает на более широкий спектр связанных клинических состояний? Эти вопросы будут рассмотрены в данном обзоре.
Склонность к правостороннему гидротораксу при перитонеальном диализе
Действительно, гидроторакс, связанный с БП, имеет поразительное правостороннее преобладание. По мнению автора, после просмотра опубликованных кейсов более 90% презентаций были правосторонними. В обзоре 50 пациентов с БП с гидротораксом Nomoto с коллегами отметили, что 88% были правосторонними [7]. Мак и его коллеги описали восемь пациентов, у которых был гидроторакс, связанный с БП, у всех был правосторонний [8]. Точно так же Танг и его коллеги описали девять пациентов с БП с гидротораксом в период с 1998 по 2002 год.У восьми из девяти был правосторонний гидроторакс [9]. Дополнительные отчеты о случаях и серии случаев показывают, что наиболее частое представление находится на правой стороне [4, 6, 10–18].
Анатомия нормальной диафрагмы
Нормальная диафрагма функционирует как перегородка, разделяющая брюшную и плевральную полости. Анатомические компоненты диафрагмы представляют собой центральное сухожилие с расходящимися мышечными волокнами, которые каскадом идут от центрального сухожилия и прикрепляются к ребрам, грудины и поясничному отделу позвоночника.За счет сокращения мышечных волокон диафрагма позволяет расширять грудную полость, обеспечивая вдох и сокращение мышц вокруг гастроэзофагеального перехода для предотвращения рефлюкса [19].
Диафрагма покрыта плеврой на верхней поверхности и брюшиной на нижней поверхности. Диафрагмальные артерии, отходящие в основном от аорты, обеспечивают кровоснабжение диафрагмы и входят с нижней поверхности. Диафрагма иннервируется в основном левым и правым диафрагмальными нервами, отходящими от третьего до пятого шейных корешков [19].
Нормальная диафрагма имеет отверстия большего размера, которые позволяют проходить через перегородку критически важным структурам — аортальному отверстию, пищеводному отверстию и нижней полой вене. Меньшие отверстия позволяют проходить нервам и венам. Эти отверстия образуются путем объединения мышечных волокон в группы, позволяющие создавать специальные отверстия в диафрагме. В то время как диафрагмальные отверстия присутствуют в нормальной диафрагме, ни одна из этих анатомических структур не допускает транзита внутрибрюшинного диализата в плевральную полость, предположительно из-за границы раздела мышечных волокон и выступов серозных оболочек и соединительной ткани.
Пористость диафрагмы
Доктор Пауль Киршнер красноречиво описал анатомические дефекты, которые позволяют проходить жидкостям, клеткам, тканям и газам через отверстия в диафрагме [20]. Он назвал эти медицинские проявления «синдромами пористой диафрагмы». В то время как более крупные диафрагмальные грыжи могут существовать из-за неспособности сформировать нормальную диафрагму во время развития эмбриона, эти дефекты более очевидны в их клинической картине (грыжа Бохдалека, грыжа Морганьи). Более коварными являются более мелкие дефекты, которые могут проявляться в виде точечных дефектов, щелей или перемычек размером сантиметр или более.Из всех возможных анатомических мест внутри диафрагмы эти более мелкие дефекты были идентифицированы как возникающие в сухожильной части центральной диафрагмы и чаще встречающиеся в правом полушарии [20]. Дефекты могут быть врожденными или приобретенными из-за скачков внутрибрюшинного давления или некроза тканей.
Кишечное кровообращение и поршневое действие печени
Правостороннее преобладание синдромов пористой диафрагмы не может быть связано с увеличением количества диафрагмальных дефектов в правой части центрального сухожилия изолированно, но усугубляется также движением вещества из лоханки в правый подреберь при перистальтике кишечника.Восходящая перистальтика правой ободочной кишки, за которой следует движение поперечной и нисходящей ободочной кишки вбок и вниз, создает «кишечную циркуляцию», которая перемещает тазовые жидкости или вещества вверх в правый верхний квадрант. Кроме того, гидростатическое давление является самым высоким в тазу и самым низким в надпеченочной области во время вдоха, предположительно из-за движения ребер наружу, которое увеличивает пространство в правом верхнем квадранте [21]. Это кровообращение и скопление жидкости в правом верхнем отделе брюшной полости было подтверждено перитонеографией и наблюдается как у пациентов, лежащих, так и у стоящих [22].Когда правая диафрагма сжимается, она встречает относительно твердую капсулу печени, которая действует как поршень, прогоняя жидкость через пористые дефекты на правой диафрагме. Левый верхний квадрант считается более мягким и податливым и не создает этой поршневой силы [20]. По заключению Киршнера, эта комбинация сухожильных дефектов справа, кишечная циркуляция, втягивающая жидкость или вещества в правую верхнюю часть живота, и поршневое действие капсулы печени объясняют преобладание этих синдромов справа (таблица).
Таблица 1.
Патофизиология правостороннего гидроторакса, связанного с БП
| 1. Брюшная полость, содержащая диализат |
| 2. Врожденная или приобретенная пористая диафрагма |
| 3. Кишечная циркуляция жидкости брюшной правый верхний квадрант |
| 4. Пониженное гидростатическое давление в правом верхнем квадранте живота собирает диализат |
| 5. Поршневое движение капсулы печени шунтирует жидкость через диафрагмальное отверстие |
000 Выбор пористой диафрагмы
9 синдромов В клинической медицине существует поразительное разнообразие синдромов правосторонней пористой диафрагмы, влияющих на многие медицинские специальности (таблица).Таблица 2.
Абдоминальные предлежания с одновременным правосторонним плевральным выпотом
| 1. Гидроторакс, связанный с перитонеальным диализом |
| 2. Желчный выпот с перфорированной язвой желудка или двенадцатиперстной кишки |
| 4. Хилоторакс вторичный по отношению к нефротическому синдрому или лимфоме |
| 5. Доброкачественная аденома яичника с плевральным выпотом (синдром Мейгса) |
| 6.Синдром псевдо-Мейгса |
| 7. Гемоторакс из-за плеврального эндометриоза с / без правого менструального пневмоторакса |
Желчные правосторонние выпоты описаны при язве двенадцатиперстной кишки и перфорации желудка [23, 24]. Портальная гипертензия, вызванная циррозом печени, может проявляться асцитом и плевральным выпотом, обычно правосторонним, и получила название «печеночный гидроторакс» [25–27]. Правосторонний хилоторакс был описан при абдоминальной лимфоме и нефротическом синдроме [28, 29].
Многие увлекательные синдромы пористой диафрагмы являются гинекологическими проявлениями. Синдром Мейгса характеризуется доброкачественной фибромой яичников с асцитом и правосторонним выпотом [30]. Синдром псевдо-Мейгса — это проявление правостороннего выпота, связанного с другими нефиброматозными поражениями, такими как лейомиома матки [31]. Рецидивирующий правосторонний гемоторакс и пневмоторакс (менструальный пневмоторакс) возникают из-за миграции ткани эндометрия по фаллопиевым трубам в брюшную полость через пористую диафрагму в плевральную полость, где она имплантируется и разрушается в легочной ткани [32, 33].Похожий путь был приписан обнаружению гемоторакса при внематочной беременности.
Обсуждение
У пациентов с гидротораксом, связанным с БП, следует понимать, что это проявление является частью большой группы синдромов, имеющих общую патофизиологию — преимущественное развитие диафрагмальных дефектов правой стороны. Хотя гидроторакс, связанный с БП, редко описывается с левой стороны, практикующим врачам следует проявлять особую бдительность, чтобы исключить другие причины выпота при левосторонних проявлениях, например, вторичные по отношению к панкреатиту, застойной сердечной недостаточности или инфекции.Гидроторакс, связанный с БП, лечится с помощью минимально инвазивных методов, таких как плевродез или более инвазивных подходов с использованием торакоскопической хирургии с использованием видео (VATS) [1, 2, 4]. Цель лечения — закрыть пористое отверстие диафрагмы, чтобы обеспечить полное отделение брюшной полости от плевральной. Возможно успешное возобновление ПД после этого ремонта.
Выводы
Гидроторакс, связанный с БП, относится к спектру синдромов пористой диафрагмы, отличительной чертой которых является клиническое проявление правостороннего плеврального выпота.
Заявление о конфликте интересов
Д-р Гест является сотрудником Baxter Healthcare Corporation, Дирфилд, Иллинойс, США.
Ссылки
1. Szeto CC, Chow KM. Патогенез и лечение гидроторакса, осложняющего перитонеальный диализ. Curr Opin Pulm Med 2004; 10: 315–319 [PubMed] [Google Scholar] 2. Чоу К.М., Сзето С.К., Ли ПКТ. Варианты лечения гидроторакса, осложняющего перитонеальный диализ. Semin Dial 2003; 16: 389–394 [PubMed] [Google Scholar] 3. Хашимото М., Ватанабэ А., Хасигучи Х. и др.Правый гидроторакс обнаружен вскоре после введения непрерывного амбулаторного перитонеального диализа: торакоскопическая операция для плевроперитонеальной коммуникации. Gen Thorac Cardiovasc Surg 2011; 59: 499–502 [PubMed] [Google Scholar] 4. Lew SQ. Гидроторакс: плевральный выпот, связанный с перитонеальным диализом. Perit Dial Int 2010; 30: 13–18 [PubMed] [Google Scholar] 5. Моменин Н, Коллетти П.М., Каптейн Э.М. Низкий градиент глюкозы в плевральной жидкости и сыворотке указывает на плевроперитонеальную коммуникацию у пациентов на перитонеальном диализе: презентация двух случаев и обзор литературы.Трансплантация нефрола Dial 2012; 27: 1212–1219 [PubMed] [Google Scholar] 6. Камиллери Б., Гланси Г., Залогодатель Д. и др. Знак черной линии икодекстрина для подтверждения утечки плевры у пациента на перитонеальном диализе. Perit Dial Int 2004; 24: 197. [PubMed] [Google Scholar] 7. Номото Ю., Шуга Т., Накадзима К. и др. Острый гидроторакс при непрерывном амбулаторном перитонеальном диализе — совместное исследование 161 центра. Am J Nephrol 1989; 9: 363–367 [PubMed] [Google Scholar] 8. Мак С.К., Ньюнт К., Вонг П.Н. Длительное наблюдение за торакоскопическим плевродезом по поводу гидроторакса, осложняющего перитонеальный диализ.Энн Торак Сург 2002; 74: 218–221 [PubMed] [Google Scholar] 9. Тан С., Чуй WH, Тан А.В. и др. Видеоассистированный торакоскопический плевродез с тальком эффективен для поддержания перитонеального диализа при остром гидротораксе, осложняющем перитонеальный диализ. Трансплантация нефрола Dial 2003; 18: 804–808 [PubMed] [Google Scholar] 10. Lang CL, Kao TW, Lee CM и др. Видеоассистированная торакоскопическая хирургия при непрерывном амбулаторном диализном гидротораксе. Почка Int 2008; 74: 136. [PubMed] [Google Scholar] 11. Кеннеди С., Маккарти С., Алкен С. и др.Плевроперитонеальная утечка, осложняющая перитонеальный диализ: серия случаев. Инт Дж Нефрол 2011; 2011: ID526753 [бесплатная статья PMC] [PubMed] [Google Scholar] 12. Сайто М., Накагава Т., Токунага Ю. и др. Торакоскопическое хирургическое лечение плевроперитонеальной коммуникации. Взаимодействовать Cardiovasc Thorac Surg 2012; 15: 788–789 [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Кумагаи Х., Ватари М., Курацунэ М. Простое хирургическое лечение плевроперитонеального сообщения без прерывания непрерывного амбулаторного перитонеального диализа.Gen Thorac Cardiovasc Surg 2007; 55: 508–511 [PubMed] [Google Scholar] 14. Хербриг К., Рейманн Д., Киттнер Т. и др. Сухой кашель у пациента с ПАПД. Трансплантация нефрола Dial 2003; 18: 1027–1029 [PubMed] [Google Scholar] 15. Ван Х. Б., Као СС, Хсу К. Ф. и др. Диафрагмальный пузырь, осложняющий гидроторакс при перитонеальном диализе. Intern Med 2009; 48: 1333–1334 [PubMed] [Google Scholar] 16. Грефберг Н., Дэниэлсон Б.Г., Бенсон Л. и др. Правосторонний гидроторакс, затрудняющий перитонеальный диализ. Отчет о 2 случаях. Нефрон 1983; 34: 130–134 [PubMed] [Google Scholar] 17.Jagasia MH, Cole FH, Stegman MH и др. Видео-ассистированный тальковый плевродез в лечении плеврального выпота на фоне постоянного амбулаторного перитонеального диализа: отчет о трех случаях. Am J Kidney Dis 1996; 28: 772–774 [PubMed] [Google Scholar] 18. Пури В., Орельяна Ф.А., Зингер Г.Г. и др. Дефект диафрагмы, затрудняющий перитонеальный диализ. Энн Торак Сург 2011; 92: 1527. [PubMed] [Google Scholar] 19. Дауни Р. Анатомия нормальной диафрагмы. Клиника торакальной хирургии 2011; 21: 273–279 [PubMed] [Google Scholar] 20.Киршнер П.А. Синдромы пористой диафрагмы. Chest Surg Clin N Am 1998; 8: 449–472 [PubMed] [Google Scholar] 21. Overholt RH. Внутрибрюшинное давление. Arch Surg 1931; 22: 691–703 [Google Scholar] 22. Мейерс MA. Распространение и локализация острого внутрибрюшинного выпота. Радиология 1970; 95: 547–554 [PubMed] [Google Scholar] 23. Брэдли Дж. В., Филдинг LP. Гидропневмоторакс, осложняющий перфорированную язвенную болезнь. Br J Surg 1972; 59: 72–73 [PubMed] [Google Scholar] 24. Наяк И.Н., Лоуренс Д. Напряженный пневмоторакс при прободной язве желудка.Br J Surg 1976; 63: 245–247 [PubMed] [Google Scholar] 25. Бадилло Р., Рокки, округ Колумбия. Гидроторакс печени: клинические особенности, лечение и исходы у 77 пациентов и обзор литературы. Медицина (Балтимор) 2014; 93: 135–142 [Бесплатная статья PMC] [PubMed] [Google Scholar] 26. Сингх А., Баджва А., Шуджаат А. Обзор методов лечения гидроторакса печени, основанный на фактических данных. Дыхание 2013; 86: 155–173 [PubMed] [Google Scholar] 28. Chen YC, Kuo MC, Chen HC, et al. Хилезный асцит и хилоторакс из-за наличия трансдиафрагмального шунтирования у взрослого с нефротическим синдромом.Трансплантация нефрола Dial 2005; 20: 1501–1502 [PubMed] [Google Scholar] 29. Мосс Р., Хайндс С., Федулло А.Дж. Хилоторакс: осложнение нефротического синдрома. Am Rev Respir Dis 1989; 140: 1436–1437 [PubMed] [Google Scholar] 31. Огума Т., Ямасаки Н., Наканиши К. и др. Синдром псевдо-Мейгса, связанный с отечной дегенерирующей лейомиомой матки: отчет о клиническом случае. J Obstet Gynaecol Res 2014; 40: 1137–1140 [PubMed] [Google Scholar] 32. Висули А.Н., Дарвиче К., Мпакас А. и др. Менструальный пневмоторакс: редкое явление? Отчет о 5 случаях и обзор литературы.J Thorac Dis 2012; 4 (S1): 17–31 [Бесплатная статья PMC] [PubMed] [Google Scholar] 33. Фостер Д.К., Стерн Дж. Л., Бушема Дж. И др. Плевральный и паренхиматозный легочный эндометриоз. Акушер Гинеколь 1981; 58: 552–556 [PubMed] [Google Scholar]Плевральный выпот: симптомы, причины, методы лечения
Обзор
Что такое плевральный выпот?
Плевральный выпот, иногда называемый «водой в легких», представляет собой скопление избыточной жидкости между слоями плевры вне легких.Плевра — это тонкие мембраны, выстилающие легкие и внутреннюю часть грудной полости, смазывая и облегчая дыхание. Обычно в плевре присутствует небольшое количество жидкости.
Насколько серьезен плевральный выпот?
Серьезность состояния зависит от основной причины плеврального выпота, нарушения дыхания и возможности эффективного лечения. Причины плеврального выпота, которые можно эффективно лечить или контролировать, включают инфекцию, вызванную вирусом, пневмонию или сердечную недостаточность.Следует учитывать два фактора: лечение сопутствующих механических проблем, а также лечение основной причины плеврального выпота.
Симптомы и причины
Каковы симптомы плеврального выпота?
У некоторых пациентов с плевральным выпотом симптомы отсутствуют; это состояние обнаруживается на рентгеновском снимке грудной клетки, выполненном по другой причине. У пациента могут быть несвязанные симптомы из-за заболевания или состояния, вызвавшего выпот.Симптомы плеврального выпота включают:
- Боль в груди
- Сухой непродуктивный кашель
- Одышка (одышка или затрудненное, затрудненное дыхание)
- Ортопноэ (невозможность легко дышать, если человек не сидит прямо или не стоит прямо)
Что вызывает плевральный выпот?
По данным Национального института рака, плевральные выпоты очень распространены: ежегодно в США диагностируется около 100 000 случаев.
В зависимости от причины избыток жидкости может быть бедным белком (транссудативный) или богатым белком (экссудативный). Эти две категории помогают врачам определить причину плеврального выпота.
К наиболее частым причинам транссудативного (водянистой жидкости) плеврального выпота относятся:
Экссудативный (богатая белком жидкость) плевральный выпот чаще всего вызывается следующими причинами:
К другим менее частым причинам плеврального выпота относятся:
- Туберкулез
- Аутоиммунное заболевание
- Кровотечение (при травме грудной клетки)
- Хилоторакс (вследствие травмы)
- Редкие инфекции органов грудной клетки и брюшной полости
- Асбестовый плевральный выпот (вследствие воздействия асбеста)
- Синдром Мейга (из-за доброкачественной опухоли яичника)
- Синдром гиперстимуляции яичников
Некоторые лекарства, абдоминальная хирургия и лучевая терапия также могут вызывать плевральный выпот.Плевральный выпот может возникать при нескольких типах рака, включая рак легких, рак груди и лимфому. В некоторых случаях сама жидкость может быть злокачественной (раковой) или может быть прямым результатом химиотерапии.
Диагностика и тесты
Как диагностируется плевральный выпот?
Для диагностики и оценки плеврального выпота наиболее часто используются следующие тесты:
Если плевральный выпот не диагностирован, несмотря на предыдущие, менее инвазивные тесты, можно провести торакоскопию.Торакоскопия — это минимально инвазивный метод, также известный как торакоскопическая хирургия с использованием видео, или VATS, выполняемый под общим наркозом, который позволяет визуально оценить плевру). Часто в этих случаях лечение выпота сочетается с диагностикой.
Ведение и лечение
Как лечится плевральный выпот?
- Лечение плеврального выпота зависит от основного состояния и от того, вызывает ли выпот серьезные респираторные симптомы, такие как одышка или затрудненное дыхание.
- Диуретики и другие лекарства от сердечной недостаточности используются для лечения плеврального выпота, вызванного застойной сердечной недостаточностью или другими медицинскими причинами. Злокачественный выпот также может потребовать лечения химиотерапией, лучевой терапией или инфузией лекарств в грудную клетку.
- Плевральный выпот, вызывающий респираторные симптомы, можно дренировать с помощью терапевтического торакоцентеза или через дренажную трубку (так называемая трубочная торакостомия).
- Пациентам с неконтролируемым плевральным выпотом или его рецидивом из-за злокачественного новообразования, несмотря на дренаж, склерозирующий агент (тип препарата, который намеренно вызывает рубцевание) иногда можно закапывать в плевральную полость через трубчатую торакостомию для создания фиброза (чрезмерного фиброзного ткань) плевры (склероз плевры).
- Склероз плевры, выполняемый с помощью склерозирующих агентов (таких как тальк, доксициклин и тетрациклин), на 50 процентов успешно предотвращает рецидив плеврального выпота.
Хирургия
Плевральный выпот, который невозможно вылечить с помощью дренажа или склероз плевры, может потребовать хирургического лечения.
К двум типам хирургии относятся:
Видеоассистированная торакоскопическая хирургия (VATS)
Минимально инвазивный подход, который выполняется через 1-3 небольших (приблизительно ½ дюйма) разрезов на груди.Эта процедура, также известная как торакоскопическая хирургия, эффективна при лечении плеврального выпота, который трудно дренировать или который повторяется из-за злокачественного новообразования. Стерильный тальк или антибиотик можно ввести во время операции, чтобы предотвратить повторное накопление жидкости.
Торакотомия (также называется традиционной «открытой» торакальной хирургией)
Торакотомия выполняется через 6-8-дюймовый разрез на груди и рекомендуется при плевральных выпотах при наличии инфекции.Торакотомия выполняется для удаления всей фиброзной ткани и помогает вывести инфекцию из плевральной полости. Пациентам потребуется плевральная дренажная трубка в течение от 2 дней до 2 недель после операции, чтобы продолжить отток жидкости.
Ваш хирург внимательно оценит вас, чтобы определить наиболее безопасный вариант лечения, и обсудит возможные риски и преимущества каждого варианта лечения.
Ресурсы
Если вам нужна дополнительная информация или вы хотите записаться на прием к специалисту, свяжитесь с нами, поговорите в чате онлайн с медсестрой или позвоните медсестре ресурсов и информации Института сердечно-сосудистых заболеваний и торакальной хирургии семьи Миллер по номеру 216.445.9288 или по бесплатному телефону 866.289.6911. Будем рады вам помочь.
.

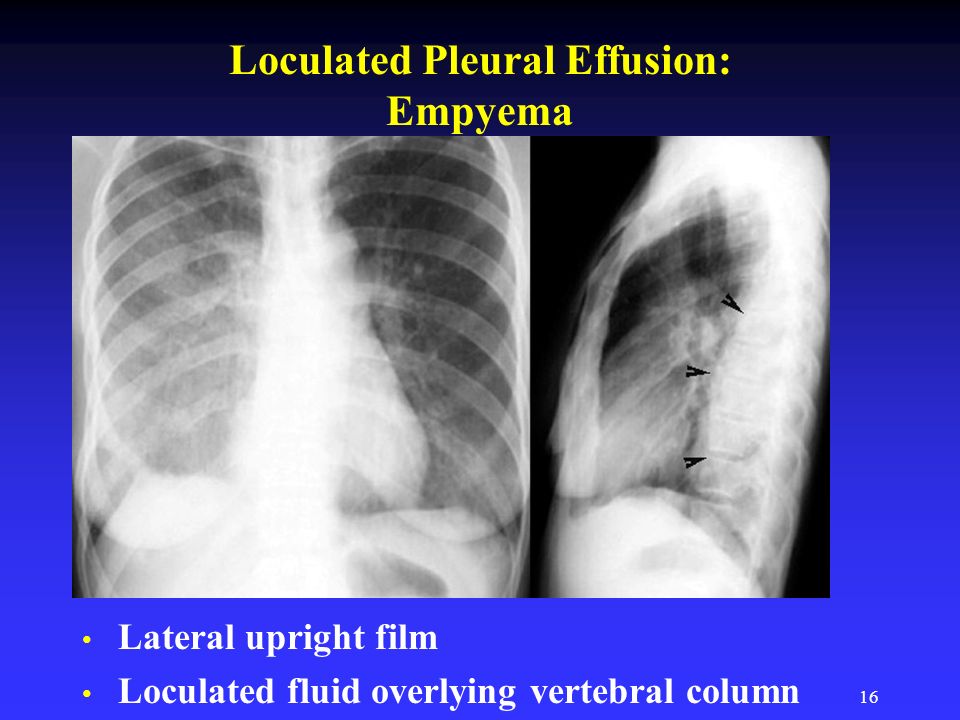 Аналогичный механизм образования плеврального выпота характерен для алиментарной дистрофии.
Аналогичный механизм образования плеврального выпота характерен для алиментарной дистрофии.
 ), гормональные исследования (тиреодный профиль).
), гормональные исследования (тиреодный профиль).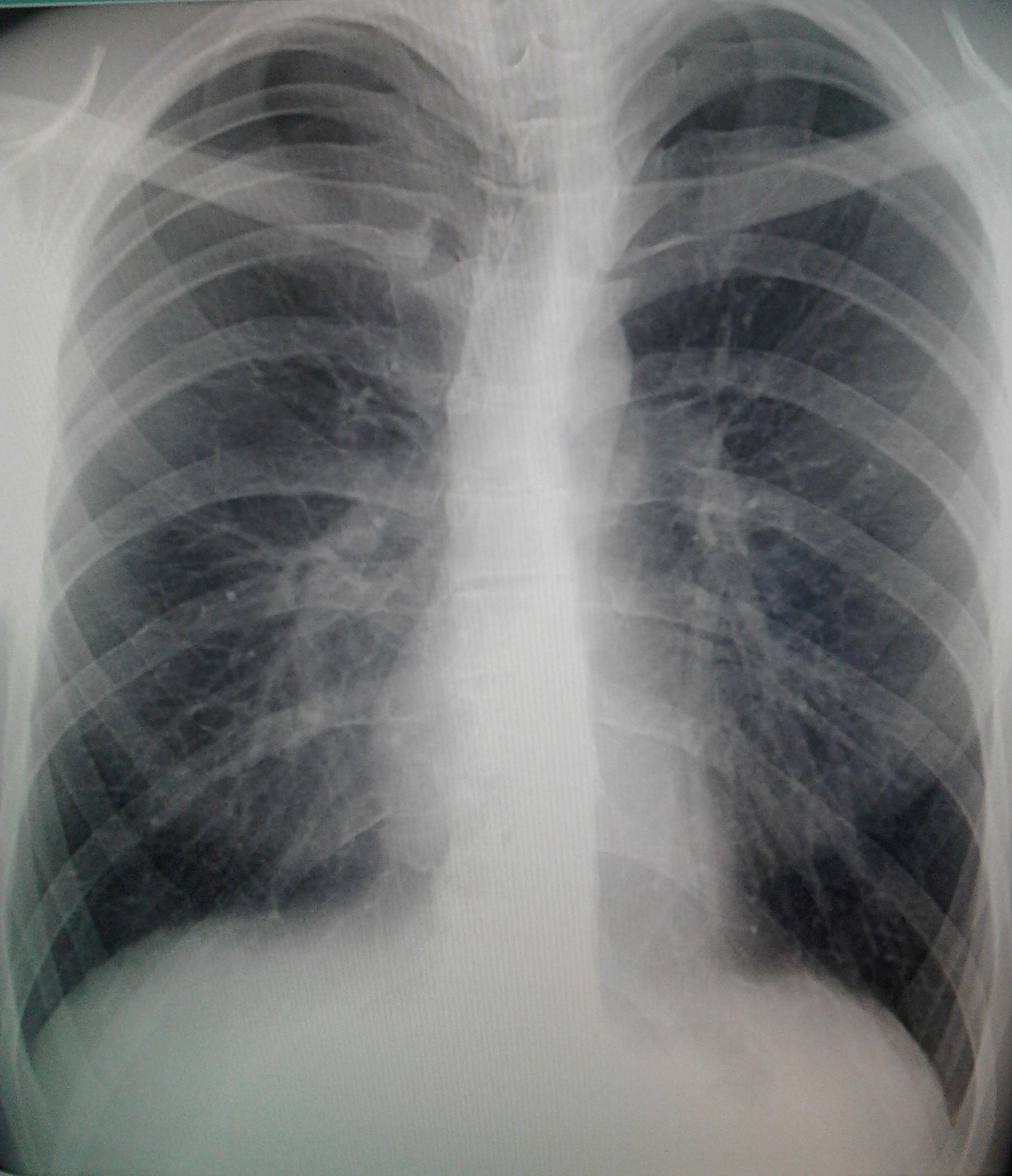 Причиной скопления транссудата в плевральной полости является повышение гидростатического давления в венах большого или малого круга кровообращения, снижение давления плазмы в результате нарушений белкового обмена и потерь белка с мочой. Гидроторакс чаще бывает двусторонним, иногда — правосторонним и почти никогда — левосторонним. Он может сочетаться со скоплением транссудата в брюшной полости (асцитом), в полости перикарда (гидроперикардом) или с распространенным отеком подкожной клетчатки. Клинически развитие гидроторакса вначале может протекать бессимптомно. По мере накопления транссудата появляется чувство тяжести в груди, нарастает одышка больной для облегчения дыхания принимает вынужденное положение сидя. Обычно увеличиваются и периферические отеки.При обследовании больного с гидротораксом выявляют те же симптомы, что и при экссудативном плеврите: ограничение подвижности грудной клетки при дыхании, тупой перкуторный звук в месте скопления жидкости, тимпанический оттенок звука над ее верхней границей; дыхание в области тупости ослаблено или совсем не проводится, над верхней границей тупости выслушивается дыхание с бронхиальным оттенком.
Причиной скопления транссудата в плевральной полости является повышение гидростатического давления в венах большого или малого круга кровообращения, снижение давления плазмы в результате нарушений белкового обмена и потерь белка с мочой. Гидроторакс чаще бывает двусторонним, иногда — правосторонним и почти никогда — левосторонним. Он может сочетаться со скоплением транссудата в брюшной полости (асцитом), в полости перикарда (гидроперикардом) или с распространенным отеком подкожной клетчатки. Клинически развитие гидроторакса вначале может протекать бессимптомно. По мере накопления транссудата появляется чувство тяжести в груди, нарастает одышка больной для облегчения дыхания принимает вынужденное положение сидя. Обычно увеличиваются и периферические отеки.При обследовании больного с гидротораксом выявляют те же симптомы, что и при экссудативном плеврите: ограничение подвижности грудной клетки при дыхании, тупой перкуторный звук в месте скопления жидкости, тимпанический оттенок звука над ее верхней границей; дыхание в области тупости ослаблено или совсем не проводится, над верхней границей тупости выслушивается дыхание с бронхиальным оттенком. При одностороннем гидротораксе наблюдается смещение границ сердца в сторону, противоположную скоплению транссудата. При рентгенологическом исследовании отмечаются признаки наличия жидкости в плевральных полостях — гомогенное затемнение в нижних отделах легочных полей с косой наружноверхней границей. При одностороннем гидротораксе тень средостения смещается в сторону, противоположную затемнению. Больных с подозрением на наличие гидроторакса необходимо госпитализировать. В стационаре больному при большом скоплении жидкости в плевральных полостях производят диагностическую плевральную пункцию. Если жидкость, полученная при пункции, прозрачна, имеет соломенно-желтый цвет, относительная плотность ее ниже 1,015, содержание белка менее 30 г/л, величина отношения содержания белка в плевральной жидкости кго содержанию в сыворотке крови меньше 0,5, а проба Ривальты отрицательная, то жидкость следует считать транссудатом, что подтверждает диагноз гидроторакса. При получении опалесцирующей или мутной жидкости с большой относительной плотностью и содержанием белка, дающей положительную пробу Ривальты, следует думать об экссудативном плеврите.
При одностороннем гидротораксе наблюдается смещение границ сердца в сторону, противоположную скоплению транссудата. При рентгенологическом исследовании отмечаются признаки наличия жидкости в плевральных полостях — гомогенное затемнение в нижних отделах легочных полей с косой наружноверхней границей. При одностороннем гидротораксе тень средостения смещается в сторону, противоположную затемнению. Больных с подозрением на наличие гидроторакса необходимо госпитализировать. В стационаре больному при большом скоплении жидкости в плевральных полостях производят диагностическую плевральную пункцию. Если жидкость, полученная при пункции, прозрачна, имеет соломенно-желтый цвет, относительная плотность ее ниже 1,015, содержание белка менее 30 г/л, величина отношения содержания белка в плевральной жидкости кго содержанию в сыворотке крови меньше 0,5, а проба Ривальты отрицательная, то жидкость следует считать транссудатом, что подтверждает диагноз гидроторакса. При получении опалесцирующей или мутной жидкости с большой относительной плотностью и содержанием белка, дающей положительную пробу Ривальты, следует думать об экссудативном плеврите.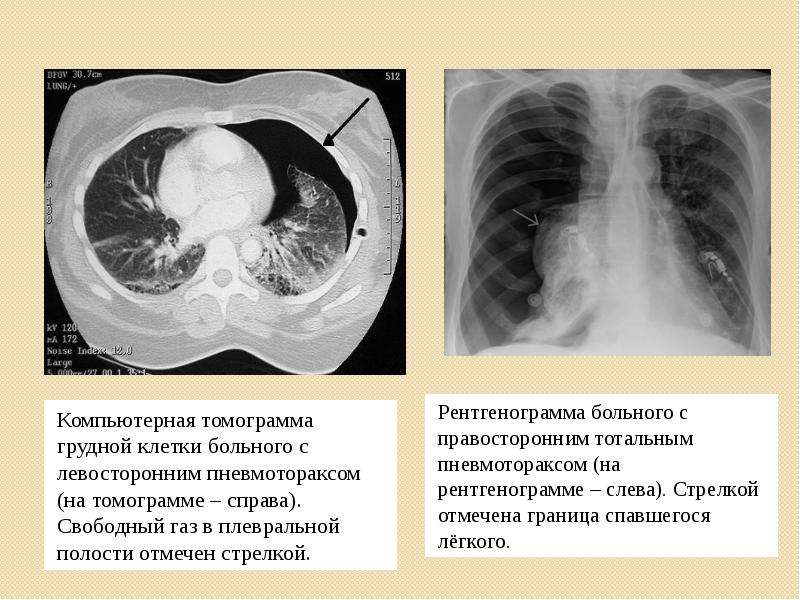 Лечение больного с гидротораксом направлено на основное заболевание. При большом скоплении жидкости и выраженном затруднении дыхания проводят разгрузочные плевральные пункции, удаляя однократно не более 1 л жидкости с каждой стороны. Рекомендуется в период ремиссии санаторно-курортное лечение в санаториях с медицинским профилем: лечение органов дыхания. Санатории: «Горячинск» (Бурятия), «Яхты-Куль«, «Янган-Тау» (Башкортостан), «Усть-Кут«, «Мальтинский» (Иркутская область), «Талги» (Дагестан), «Нижне-Ивкино» (Кировская область) и многие другие санатории России.
Лечение больного с гидротораксом направлено на основное заболевание. При большом скоплении жидкости и выраженном затруднении дыхания проводят разгрузочные плевральные пункции, удаляя однократно не более 1 л жидкости с каждой стороны. Рекомендуется в период ремиссии санаторно-курортное лечение в санаториях с медицинским профилем: лечение органов дыхания. Санатории: «Горячинск» (Бурятия), «Яхты-Куль«, «Янган-Тау» (Башкортостан), «Усть-Кут«, «Мальтинский» (Иркутская область), «Талги» (Дагестан), «Нижне-Ивкино» (Кировская область) и многие другие санатории России.