Полиартрит: Классификация,Причинами возникновения данного недуга обычно являются,Профилактика
Классификация
Инфекционный вид данной болезни (реактивный полиартрит) возникает из-за того, что в организме присутствует инфекция (туберкулез, гонорея, бруцеллез и другие). Зачастую лечение основного заболевания устраняет и признаки воспаления суставов.
Кристаллический вид получил свое название из-за кристаллов различных солей, которые накапливаются в суставах в результате нарушения метаболизма. Возникнуть этот недуг может тогда, когда ограничивается выведение из организма мочевой кислоты (при подагре). Ураты в этом случае раздражают ткани суставов, провоцируя их воспаление.
Ревматоидный полиартрит является хроническим и часто прогрессирует. При нем наблюдаются множественные воспаления, не обусловленные инфекцией. В данном случае страдают соединительные ткани, а иногда и внутренние органы. На первых этапах при этом виде болезни появляется припухлость суставов и постоянная боль, зависящая от погодных условий. С утра наблюдается некоторая скованность, которая постепенно проходит. Также симптомами являются утомляемость, потливость, похудание, не очень высокая температура.
При ревматоидной форме могут быть поражены два-три сустава, а может возникнуть и сепсис, сопровождающийся лихорадкой и поражением внутренних органов. Но чаще всего страдают мелкие суставы. Иногда отмечается атрофия мышц, которые расположены возле больных суставов. Со временем суставы начинают деформироваться, что обусловливает ограничение их функциональности.
Потихоньку болезнь распространяется на сухожилия. Масса мышц уменьшается, пальцы рук отклоняются в стороны (полиартрит пальцев). Если возникает полиартрит суставов ног с поражением стопы, развивается плоскостопие. Пальцы оттопыриваются, их форма меняется. Кроме этого, в результате поражения нервов, больной ощущает жжение, онемение и зябкость в конечностях.
Причинами возникновения данного недуга обычно являются
- инфекционные заболевания;
- нарушение обмена веществ;
- различные аллергии, в том числе аллергическая реакция организма, вызванная собственными тканями;
- травмы суставов.

Из-за особенностей строения ткани суставов мгновенно реагируют на раздражители таким образом, что в них возникает воспалительный процесс. В случае, когда в сустав проникает инфекция, это провоцирует развитие тяжелого поражения. Иногда оно бывает даже гнойным. Если же болезнь вызвана продуктами метаболизма бактерий, то протекает она значительно легче.
Также на развитие в организме данного недуга может повлиять отложение солей или нарушения в работе иммунной системы.
Полиартрит — симптомы и лечение
Заболевание имеет несколько клинических форм:
- острая;
- подострая;
- хроническая.
Общими признаками болезни являются:
- боль в суставах;
- деформация суставов;
- дисфункция суставов;
- скачки температуры;
- изменение цвета мягких тканей в области пораженного сустава.
Боль при этой болезни то появляется, то исчезает, становясь наиболее сильной ночью и утром.
Острая форма характеризуется сильной болью, которая беспокоит человека постоянно. При этом возникает ощущение ограничения функций суставов. Мягкие ткани, что располагаются над пораженным суставом, краснеют и отекают.
Подострая форма проявляет себя аналогично, однако симптоматика выражена не так ярко.
Боль при хронической форме болезни возникает лишь во время движения.
Дисфункция суставов иногда может быть спровоцирована болевым синдромом и некоторыми изменениями в их тканях. Если эти нарушения не вызывают потерю трудоспособности, то считаются легкими. Те нарушения, которые лишают человека возможности полноценно работать, причисляются к тяжелым. Нарушения функциональности суставов при острой форме заболевания обратимы, в отличие от тех, которые развиваются при хроническом поражении.
Полиартрит, симптомы которого четко указывают на его наличие, нуждается в лечении еще и ультразвуком, магнитной терапией и озокеритолечением. Также применяется парафин и криотерапия. Эти методы улучшают кровообращение, нормализуют обмен веществ, предотвращают снижение массы костной ткани.
Зачастую и полиартрит рук, и полиартрит ног требует постоянного лечения, ведь полностью избавиться от болезни невозможно.
При диагнозе «полиартрит» лечение проводится большим количеством лекарственных препаратов. В первую очередь это антибиотики и нестероидные противовоспалительные средства. Противовоспалительные препараты облегчают боль, убирая воспалительный процесс. Эти средства действуют довольно быстро и почти не имеют побочных эффектов. Кроме того, большинству пациентов показаны кортикостероиды, которые негативно влияют на работу иммунной системы.
Противотравматические препараты меняют течение болезни, а анти-ФНО препараты не позволяют развиваться некрозу опухоли, вызванной воспалением.
Также большое значение при лечении данного заболевания имеет физиотерапия. Она облегчает боль, устраняет воспаление и опухоли.
Профилактика
Наиболее важную роль в профилактике данного заболевания играет закаливание. Водные процедуры и правильное помогают предупредить развитие воспаления.
В том случае, когда симптомы уже появились, необходимо прибегнуть к следующим действиям:
- устранить факторы, усугубляющие положение. К таковым относятся: холод, повышенная влажность и другие;
- обеспечить поступление в организм всех необходимых питательных веществ и витаминов.
Кроме всего этого важно, чтобы суставы не находились долгое время без движения.
причины, профилактика и способы лечения / Из рук в руки
Сегодня пациенты, пришедшие к врачу с жалобами на боли в суставах, все чаще слышат диагноз «полиартрит». Это заболевание, которое поражает суставы, вызывая их множественное воспаление, существенно снижает качество жизни человека и может стать причиной инвалидности. Отчего возникает полиартрит и можно ли как-то его предотвратить?
ПРИЧИНЫ ПОЛИАРТРИТАСимптомы полиартрита весьма характерны: нарушение подвижности воспаленных суставов, местный отек, покраснение и повышение температуры. Отдельно стоит сказать о болевом синдроме: чаще всего он проявляется волнообразно, при этом боль особенно сильна ночью и утром. При этом суставы могут выходить из строя как одновременно, так и по очереди.
Отдельно стоит сказать о болевом синдроме: чаще всего он проявляется волнообразно, при этом боль особенно сильна ночью и утром. При этом суставы могут выходить из строя как одновременно, так и по очереди.
Полиартрит бывает как острым, так и хроническим. Первый можно вылечить полностью, второй вызывает необратимые патологические изменения в тканях сустава. Если при легких формах полиартрита человек может жить почти полноценной жизнью и работать, то тяжелые формы заболевания лишают его трудоспособности и могут привести к тяжелой инвалидности.
Полиартрит может быть как первичным, так и вторичным. В первом случае он возникает и развивается самостоятельно, во втором – является следствием иных заболеваний, инфекций, травм, нарушений иммунной системы или же обмена веществ.
Ревматоидный полиартрит – тяжелейшее заболевание, которое в 70% случаев ведет к ранней инвалидности. Это самостоятельное заболевание, результатом которого становится системное поражение соединительной ткани, начинается в молодости: средний возраст первого обращения к врачу – 30-35 лет. Женщины страдают от этой болезни в три раза чаще, чем мужчины. Причина ревматоидного полиартрита – аутоиммунная. В организме происходит некий сбой, и иммунная система начинает уничтожать здоровые клетки собственного организма. Основной симптом – боли и деформация суставов. Чаще всего – кистей и пальцев рук, и в большинстве случаев – зеркальное и развивающееся довольно неспешно. То есть, например, оба больших пальца руки. Существуют и другие разновидности ревматоидного полиартрита. При наиболее тяжелых формах поражаются не только суставы, но и внутренние органы: сердце, легкие, почки, нервная система, сосуды, глаза.
Реактивный полиартрит возникает как осложнение после инфекционных заболеваний кишечника (сальмонеллез, шигеллез и иерсиниоз), мочеполовых инфекций (уретрит, цистит, эндометрит, простатит), дыхательных путей (пневмония, гайморит, бронхит, ангина, фарингит). Факторами риска служат хронические инфекции, перегрузки, переохлаждения и травмы. Реактивный полиартрит проявляется через несколько недель после первичной болезни. Поражаются чаще всего суставы ног. Одновременно с этим могут воспалиться слизистые, что проявляется как уретрит, конъюнктивит и/или стоматит. Самое опасное осложнение – миокардит. Заболевание излечимо, но при отсутствии должной терапии может перейти хроническую форму.
Факторами риска служат хронические инфекции, перегрузки, переохлаждения и травмы. Реактивный полиартрит проявляется через несколько недель после первичной болезни. Поражаются чаще всего суставы ног. Одновременно с этим могут воспалиться слизистые, что проявляется как уретрит, конъюнктивит и/или стоматит. Самое опасное осложнение – миокардит. Заболевание излечимо, но при отсутствии должной терапии может перейти хроническую форму.
Обменный (кристаллический) полиартрит возникает из-за нарушений метаболизма, вследствие которых внутри суставов откладываются кристаллы соли, которые травмируют ткани сустава и провоцируют воспаление. Самой известной разновидность. Обменного полиартрита является «болезнь королей» — подагра, причиной которой служит переизбыток в организме мочевой кислоты. Чаще всего страдают суставы стоп, голеностопы и колени. Приступ начинается остро, продолжается 3-4 дня, затем полностью стихает. При неблагоприятном течении заболевания приступы постепенно становятся все более длительными, ремиссии – все более короткими, а пораженные суставы постепенно деформируются.
Инфекционный специфический полиартрит является осложнением специфических инфекций: сифилиса, туберкулеза, гонореи, дизентерии и бруцеллеза. Как правило, сустав воспаляется в разгар первичного заболевания. Множественные поражения редки, чаще всего воспаляется несколько крупных суставов: голеностопы, локти, колени, плечи.
Псориатический полиартрит развивается у больных псориазом. Но иногда сначала возникает полиартрит, а затем уже появляются симптомы псориаза. Характерными проявлениями псориатического полиартрита служат отекшие пальцы рук и ног, а также чешуйчатая красная сыпь на теле.
Ювенильный идиопатический артрит детская разновидность этой болезни, возникающая в период с младенчества и до позднего пубертата. Характерные симптомы – болезненные опухоли в мелких и крупных суставах ног. При правильно подобранном и вовремя начатом лечении проявления болезни можно существенно снизить.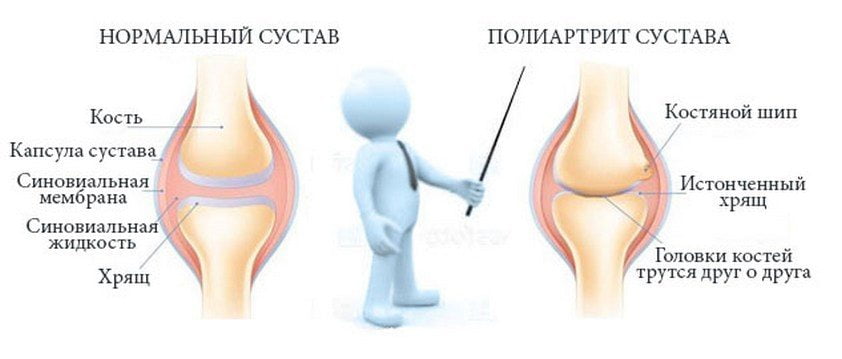
Из-за большого разнообразия причин и видов полиартрита, в лечении болезни огромную роль играет точная клиническая диагностика и назначение эффективных методов лечения, учитывающих причины и формы заболевания. В зависимости от того, что стало причиной возникновения полиартрита, его лечением может заниматься травматолог, ортопед, ревматолог, терапевт, инфекционист и иные специалисты.
Во время приема врач должен уделить большое внимание подробному сбору анамнеза и жалобам пациента. Необходимо тщательно изучить клиническую картину болезни. К примеру, медленное развитие и симметричное воспаление мелких суставов рук скорее всего говорит о ревматоидном полиартрите, наличие туберкулеза – на инфекционный специфический полиартрит, деформация суставов стоп – на подагрический полиартрит и тому подобное.
Однако следует принимать во внимание и вероятность сочетания нескольких форм или нетипичного течения любой из разновидностей полиартрита – к примеру, поражение нескольких крупных суставов при ревматоидном полиартрите.
Для уточнения диагноза используется множество методов лабораторной и инструментальной диагностики: рентген, ультразвуковое исследование суставов и органов брюшной полости, сцинтиграфия, МРТ, КТ, ЭКГ, анализ синовиальной жидкости, биохимия крови, СОЭ, уровень креатинина, АСТ, мочевой кислоты, анализ мочи, аллергопробы.
Для исключения или подтверждения ревматоидного полиартрита проводится тест на ревматоидный фактор. Однако нужно иметь в виду, что отрицательный тест на ревматоидный фактор не исключает наличие ревматоидного полиартрита, так как у 30% пациентов, страдающих этим заболеванием, ревматоидный фактор не определяется.
Для исключения или подтверждения кристаллического полиартрита проводится биопсия синовиальной оболочки пораженного сустава.
При подозрении на инфекционный специфический полиартрит обязательна консультация профильных специалистов: венеролога, фтизиатра или инфекциониста, а также анализы на инфекционные заболевания: ПЦР, реакция Вассермана, микрореакция преципитации, бактериоскопия, тест на иммуноферментный анализ и другие.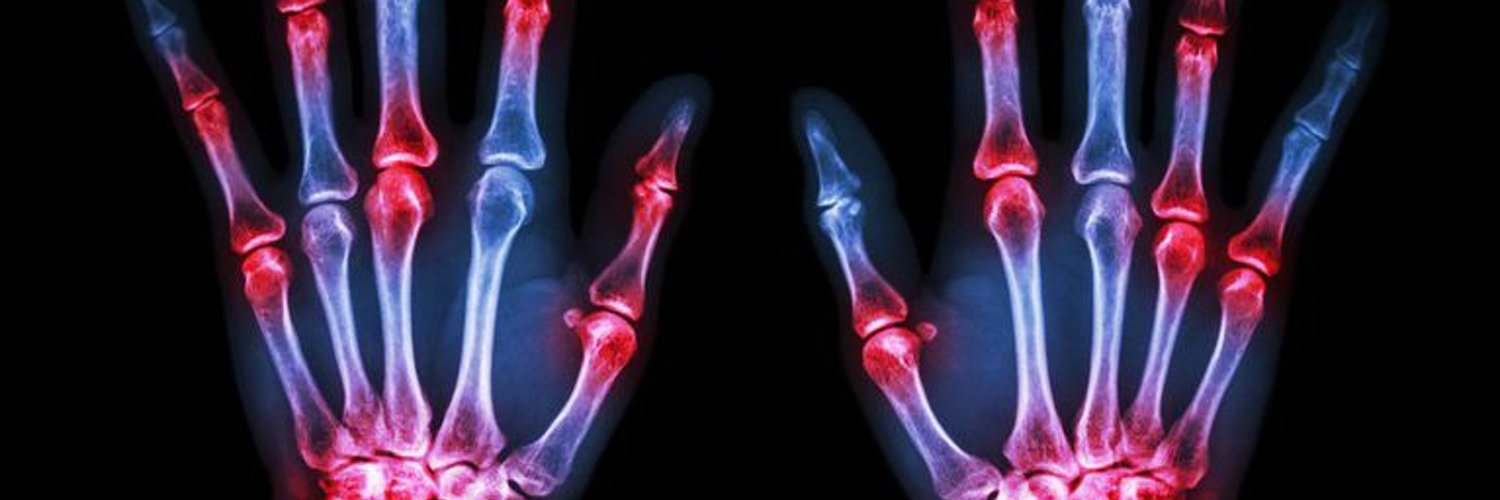
Среди факторов риска есть те, на которые мы никак не в силах повлиять: это возраст (пожилые люди более склонны к развитию полиартрита), пол (у женщин риск выше, чем у мужчин), наследственность (некоторые гены делают человека более склонным к полиартриту).
Но есть и те факторы, которые мы можем устранить: лишний вес, малоподвижный образ жизни, дурные привычки – курение, алкоголь и избыток кофеина делают нас более уязвимыми перед факторами, вызывающими полиартрит.
ПРОФИЛАКТИКА ПОЛИАРТРИТАК сожалению, некоторые виды полиартрита возникают независимо от того образа жизни, который ведет человек. Однако медики все же дают некоторые рекомендации, позволяющие если и не избежать, то существенно отсрочить наступление болезни. Эти рекомендации легко взять на вооружение – тем более, что они полезны не только для суставов, но и для всего организма в целом.
1. Включите в свой рацион жирную рыбу (семгу, скумбрию, масляную рыбу, макрель, сельдь, тунец, сардины, форель), а также красную икру. В этих продуктах содержатся полиненасыщенные жирные кислоты, которые улучшают кровообращение и питание тканей, способствуют уменьшению воспаления и улучшают функциональные свойства соединительной ткани.
2. Следите за своим весом. При избыточной массе тела суставы, особенно колени и голеностопы, получают избыточную нагрузку. Полные люди в четыре раза чаще страдают от полиартрита коленей!
3. Избегайте перегрузок. Суставы со временем стираются – это всем известно. Перегружая их, вы ускоряете этот процесс. Поэтому постарайтесь избегать переноски тяжестей, особенно на длительные расстояния. А занимаясь спортом, используйте специальную обувь, снижающую компрессионные нагрузки на суставы. Также избегайте травм – для этого не пренебрегайте защитой коленей и локтей – например, катаясь на роликах.
4. Ведите активный образ жизни. Умеренные нагрузки укрепят мышцы вокруг суставов и защитят их от преждевременного изнашивания. При этом избегайте профессиональных занятий спортом и силовых тренировок «на износ». Больше всего пользы для ваших суставов принесут плавание, скандинавская ходьба, суставная гимнастика, йога, пилатес, растяжка.
При этом избегайте профессиональных занятий спортом и силовых тренировок «на износ». Больше всего пользы для ваших суставов принесут плавание, скандинавская ходьба, суставная гимнастика, йога, пилатес, растяжка.
5. Ешьте пищу, полезную для суставов: холодец, заливное, куриные лапки и головы, поросячьи ушки и копытца. В состав этих продуктов входят вещества, необходимые для восстановления хрящевой ткани: кальций и хрящевая ткань, способствующие восстановлению суставных хрящей (суставы становятся более крепкими и подвижными), коллаген и мукополисахариды для формирования соединительных тканей (кстати, коллаген также способствует сохранению упругости кожи и замедляет появление морщин).
6. Регулярно обследуйтесь у врача. Диспансеризация не предотвращает появление болезни, но помогает выявить ее на ранних сроках, когда шансы излечения особенно высоки.
ЛЕЧЕНИЕ ПОЛИАРТРИТОВЕсли полиартрита избежать не удалось, пациенту предстоит длительное, иногда пожизненное лечение.
Если полиартрит вторичен – первым делом вылечивают основное заболевание, после этого начинают бороться с воспалением суставов.
При ревматоидном и других первичных полиартритах терапия направлена на борьбу с болью и восстановление функции суставов, а главное – на замедление течения болезни. В состав комплексной терапии входят нестероидные противовоспалительные препараты, антибактериальные и антигистаминные средства, иммунодепрессанты, плазмаферез, массаж, лечебная физкультура и физиотерапия: фонофорез, электрофорез, аппликации димексида, ультразвук, УВЧ, озокерит, парафин, магнитотерапия и баротерапия. Очень эффективно курортное лечение, как в России – в лечебницах Пятигорска, Минеральных вод и Крыма, так и за рубежом – например, на Мертвом море и венгерском целебном озере Хевиз.
Врач также назначает лечебную диету. При разных видах полиартрита она может существенно отличаться. Например, при подагрическом полиартрите исключены продукты, содержащие избыточное количество мочевой и щавелевой кислот, а также соли: жирные сорта мяса, субпродукты, консервы и так далее. Частый спутник ревматоидного полиартрита – остеопороз, поэтому пациентам рекомендована диета с повышенным содержанием кальция и витамин Д.
Частый спутник ревматоидного полиартрита – остеопороз, поэтому пациентам рекомендована диета с повышенным содержанием кальция и витамин Д.
При тяжелом течении заболевания в полость воспаленных суставов вводят кортикостероидные препараты, а при значительных деформациях суставов и неэффективности консервативной терапии назначается хирургическое лечение.
Артрит: причины, симптомы и лечение | Блог о здоровье
Боль при движении может быть вызвана огромным количеством заболеваний. Причина может быть в травме, болезнях нерва, опухолях, врождённых аномалиях строения. Частым виновником боли у взрослых людей является артрит — воспаление суставов.
Что такое артрит?
Под этим названием понимают целую группу заболеваний, в которых воспаление распространяется на все части сустава. Болезнь может протекать в одном суставе или в нескольких, с острой болью или в хронической форме, а также провоцировать разрушение тканей.
У заболевания есть две классификации. По вовлечённости:
- моноартрит — воспаление происходит только в одном суставе;
- полиартрит охватывает сразу несколько суставов (одинаковые с обеих сторон или случайные в разных частях тела).
И по течению:
- Острый — начинается внезапно и сопровождается сильной болью;
- Хронический — развивается достаточно медленно, может проявиться после острой формы при недостаточном лечении.
Также существует международная ревматологическая классификация, в которой выделены следующие типы артрита:
- инфекционный — при развитии болезни после попадания инфекции;
- дистрофический — вызванный разрушением суставов и костей;
- травматический — после механического повреждения сустава;
- связанный с другими заболеваниями организма — может быть вызван опухолями, заболеваниями пищеварительного тракта и другими.
Симптомы артрита.
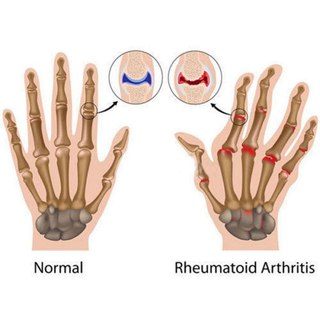 Как отличить один вид от другого?
Как отличить один вид от другого?Несмотря на разнообразное проявление, некоторые симптомы артрита проявляются всегда. Независимо от того, чем вызван недуг, больной наблюдает у себя:
- отёк и припухлость около поражённого сустава,
- покраснение кожи и повышение её температуры,
- ограничение движений в суставе, сопровождающееся хрустом и болью.
Кроме того, есть симптомы, с помощью которых можно отличить виды артрита друг от друга. Они зависят от причины и характера течения:
- при хроническом артрите начинается деформация больных суставов;
- инфекционный артрит сопровождается повышением температуры, ознобом, слабостью и головной болью;
- дистрофический артрит развивается медленно, боль в суставах постепенно нарастает. Он может распространяться не только на конечности, но и на позвоночник;
- травматический артрит схож по симптомам с дистрофическим, но его развитию предшествует серьёзная травма или постоянная нагрузка на сустав;
- при артрите, вызванном аллергией, опухолями, нарушениями желудочно-кишечного тракта, будут наблюдаться все симптомы, которые вызвали заболевание.
Если помимо перечисленных симптомов присутствуют разрывы мышц и сухожилий, а также онемение конечностей — болезнь запущена и начались осложнения, которые требуют незамедлительного лечения.
Причины заболевания
Некоторые причины артрита кроются в неправильном образе жизни:
- недостаточное количество питательных веществ и витаминов,
- несбалансированное питание,
- употребление алкоголя,
- избыточный вес,
- нагрузка на суставы.
Другие более серьёзны, и их вряд ли удастся избежать обычной профилактикой:
- бактериальные, грибковые, вирусные инфекции;
- постоянное взаимодействие с аллергенами;
- травмы суставов;
- заболевания нервной и иммунной системы;
- нарушение обмена веществ;
- патологии эндокринной железы;
- наследственная предрасположенность;
- некоторые болезни: подагра, гонорея, туберкулёз.

Женщины болеют артритом чаще мужчин. Постоянный стресс, перенесённые болезни и оперативные вмешательства часто провоцируют первые приступы артрита. Также риск заболеть увеличивается с возрастом.
Что включает в себя диагностика артрита?
Артрит проявляет себя очень ярко — его заметит даже неспециалист. Чтобы точно определить причины заболевания, после визуального осмотра врач может назначить следующие процедуры:
- общий анализ крови и мочи покажут наличие инфекций и степень воспалительных процессов;
- анализ синовиальной жидкости — по нему можно определить наличие воспалительного и септического процессов;
- артроскопия — эндоскопическое введение датчика в суставную полость для визуального осмотра;
- УЗИ суставов поможет определить степень поражения и обнаружить основные участки заболевания;
- рентген сустава и конечности покажет состояние костей и суставов, выявит изменения, вызванных артритом;
- компьютерная томография сустава — одно из лучших средств для оценки состояния костей и суставов;
- магнитно-резонансная томография поможет рассмотреть состояние костей и суставов, а также окружающих тканей.
Если артрит сопровождается дискомфортом в брюшной полости, головными болями, слабостью — обязательно скажите об этом врачу. Это может указывать на серьёзные заболевания, в котором воспаление суставов — всего лишь один из симптомов.
Как проходит лечение?
Терапия включает в себя избавление от болевого синдрома, устранение причины болезни и восстановление больного сустава.
- врач может назначить обезболивающие и противовоспалительные препараты,
- в запущенных случаях проводят операции для восстановления разрушенных суставов,
- хорошо зарекомендовали себя физиотерапевтические процедуры: массаж, ультразвуковая терапия, лазеротерапия,
- многим пациентам советуют заниматься лёгкой гимнастикой: её должен разработать врач ЛФК с учётом течения заболевания.

Лечение артрита не может обойтись без изменения образа жизни: обратите внимание на качество питания, избегайте набора веса, откажитесь от алкоголя и большого количества соли.
Если начать терапию на начальных стадиях, болезнь легко поддастся лечению. Самое главное — обращать внимание на все изменения в организме, чтобы вовремя обратиться к врачу и не допустить развития осложнений.
причины, симптомы, диагностика и лечение
Полиартрит – последовательное или одновременное воспаление нескольких суставов. Может быть самостоятельным заболеванием или развиваться вследствие других болезней, травм, иммунных нарушений и нарушений обмена веществ. Проявляется болями, нарушением функции, отеком суставов, локальной гиперемией и гипертермией. Болевой синдром, как правило, имеет волнообразный характер, боли усиливаются в ночные и утренние часы. Явления острого полиартрита полностью обратимы; при хронических полиартритах в суставах развиваются необратимые патологические изменения.
Нарушение функции может быть обусловлено как болью, так и изменениями в тканях. При легких формах заболевания трудоспособность сохраняется, при тяжелых – ограничивается или утрачивается. Полиэтиологичность полиартрита обусловливает важность точной клинической диагностики и подбора адекватных методов лечения с учетом причины, формы и варианта течения болезни. В зависимости от причины развития полиартрита лечение данной патологии могут осуществлять травматологи, ортопеды, ревматологи, терапевты, инфекционисты, венерологи и врачи других специальностей.
Ревматоидный полиартрит
Ревматоидный полиартрит – самостоятельное заболевание, сопровождающееся системным поражением соединительной ткани. Существенно снижает качество жизни, в 70% случаев становится причиной ранней инвалидности. Женщины страдают примерно втрое чаще мужчин, средний возраст больных – 30-35 лет. Болезнь имеет аутоиммунный характер, то есть, возникает вследствие своеобразного «сбоя», при котором иммунная система начинает атаковать клетки собственного тела. Причины развития ревматоидного полиартрита до конца не выяснены. К числу предрасполагающих факторов относятся: наследственная предрасположенность, некоторые инфекции, переохлаждение, стресс, интоксикации и гиперинсоляция.
Причины развития ревматоидного полиартрита до конца не выяснены. К числу предрасполагающих факторов относятся: наследственная предрасположенность, некоторые инфекции, переохлаждение, стресс, интоксикации и гиперинсоляция.
Различают несколько форм ревматоидного полиартрита. Классическая форма достаточно медленно прогрессирует, сопровождается зеркальным поражением крупных и мелких суставов. При моно- и олигоартрите поражается один или несколько суставов; чаще страдают коленные суставы. При синдроме Фелти воспаление суставов сочетается с увеличением селезенки. При псевдосептической форме наблюдается выраженная лихорадка, ознобы, проливные поты и васкулиты; симптомы со стороны суставов выражены слабо или отсутствуют. Для ювенильного ревматоидного артрита характерно раннее начало (в подростковом возрасте). При суставно-висцеральной форме поражение суставов сочетается с тяжелыми патологическими изменениями внутренних органов: сердца, почек, легких, а также нервной системы и сосудов.
Ведущими клиническими симптомами ревматоидного полиартрита являются боли и деформации суставов. Чаще всего поражаются мелкие суставы кисти и пальцев. В большинстве случаев наблюдается симметричность (зеркальность) поражения. Болезнь начинается постепенно, на ранних стадиях пациенты чувствуют лишь умеренную или незначительную утреннюю скованность. В последующем присоединяются волнообразные боли в суставах (артралгии), чувство онемения, атрофия мышц, потливость, повышение температуры тела, похолодание и жжение в области рук и ног, а также изменение формы и увеличение размера суставов.
Наряду с суставами, патологические изменения возникают и в других органах, в первую очередь – в легких, почках и сердце. У 50% пациентов выявляются нарушения со стороны сердечно-сосудистой системы (перикардиты, васкулиты, атеросклероз), у некоторых больных формируются пороки сердца. Возможен очаговый нефрит, при тяжелом прогрессирующем течении полиартрита развивается амилоидоз. Со стороны дыхательной системы могут наблюдаться плевриты и поражения интерстициальной ткани. Поражение нервной системы может проявляться в виде цервикального миелита, множественных мононевритов, сенсорно-моторной нейропатии и компрессионной нейропатии. У ряда пациентов выявляется патология органов зрения: периферическая язвенная кератопатия, склерит, эписклерит и сухой кератоконъюнктивит.
Со стороны дыхательной системы могут наблюдаться плевриты и поражения интерстициальной ткани. Поражение нервной системы может проявляться в виде цервикального миелита, множественных мононевритов, сенсорно-моторной нейропатии и компрессионной нейропатии. У ряда пациентов выявляется патология органов зрения: периферическая язвенная кератопатия, склерит, эписклерит и сухой кератоконъюнктивит.
Реактивный полиартрит
Реактивный полиартрит развивается после перенесенных бактериальных, вирусных, грибковых и хламидиозных инфекций. Воспаление в суставах может возникать после инфекционных поражений кишечника (сальмонеллеза, шигеллеза и иерсиниоза), мочеполовых инфекций (уретрита, цистита, эндометрита, простатита), инфекций дыхательных путей и ЛОР-органов (пневмонии, гайморита, бронхита, ангины, фарингита). Чаще болеют молодые мужчины. Предрасполагающими факторами являются хронические очаги инфекции, повышенная нагрузка, переохлаждение и травмы конечностей.
Симптомы реактивного полиартрита появляются через несколько недель после начала инфекционного заболевания. Начало острое, сопровождается общим недомоганием, ознобами и повышением температуры. Воспаление чаще возникает в суставах нижних конечностей. Возможно одновременное поражение слизистых оболочек, которое проявляется в виде уретрита, конъюнктивита и афтозного стоматита. В отдельных случаях развиваются миокардиты. Симптомы сохраняются от недели до 2-3 месяцев. Возможен переход в хроническую форму.
Обменный (кристаллический) полиартрит
Развивается при болезнях обмена, сопровождающихся отложением солей в суставах. Так, при подагре из-за нарушения обмена мочевой кислоты происходит ее накопление в органах и тканях. В суставах кристаллы мочевой кислоты откладываются в форме игольчатых образований, которые раздражают ткани и вызывают воспаление. Для подагрического полиартрита характерно рецидивирующее течение с чередованием обострений и ремиссий. Из-за повторных воспалительных процессов со временем возникает деформация суставов. Некоторые больные в течение жизни переносят всего один подагрический приступ, в таких случаях деформация обычно отсутствует.
Из-за повторных воспалительных процессов со временем возникает деформация суставов. Некоторые больные в течение жизни переносят всего один подагрический приступ, в таких случаях деформация обычно отсутствует.
Для приступа подагрического полиартрита характерно острое внезапное начало с ярко выраженным болевым синдромом. Обычно страдают плюснефаланговые, пястнофаланговые, локтевые, голеностопные или коленные суставы. Боль сопровождается отеком, локальной гиперемией и гипертермией. Приступ длится 3-4 дня, затем симптомы полиартрита полностью исчезают. При неблагоприятном течении со временем приступы становятся более длинными, а промежутки между ними более короткими. В области суставов и ушных раковин образуются тофусы – белесые узелки, заполненные кристаллами мочевой кислоты в виде кашицеобразной массы.
Псориатический полиартрит
Выявляется у 5-7% пациентов, страдающих псориазом. Как правило, кожные изменения появляются до болей в суставах, однако, в 15% случаев вначале возникает полиартрит, а уже потом присоединяется поражение кожи. Точная причина поражения суставов при псориазе неизвестна, однако считается, что провоцирующими факторами могут стать стрессы и перенесенные инфекционные заболевания. Отличительными особенностями данной формы полиартрита являются несимметричность поражения, припухлость и болезненность суставов, багрово-синюшный оттенок кожи над воспаленными суставами, боли в пятках и частое одновременное воспаление нескольких суставов на одном пальце («палец в виде сосиски»).
Течение хроническое рецидивирующее. В ряде случаев поражение кожи и суставов сочетается с патологическими изменениями миокарда, глаз и мочевыводящих путей. Выделяют несколько основных форм псориатического полиартрита: полиартрит межфаланговых суставов, сакроилеит и спондилит, симметричный полиартрит, олигоартикулярный асимметричный полиартрит (поражается менее 5 суставов, как правило – один крупный и несколько мелких) и мутилирующий (обезображивающий) полиартрит, сопровождающийся выраженными деформациями.
Инфекционный специфический полиартрит
Выявляется при специфических инфекциях: сифилисе, туберкулезе, гонорее, дизентерии и бруцеллезе. Обычно воспаление в суставах возникает «на пике» основного заболевания. В процесс вовлекается несколько суставов (олигоартрит), множественные поражения нехарактерны. Симптомы сифилитического полиартрита появляются в третичном периоде сифилиса. Поражаются крупные суставы: голеностопные, локтевые, коленные, плечевые. Начало острое или подострое, отмечаются боли, усиливающиеся в ночное время. Общее состояние удовлетворительное, пальпация безболезненна, при гуммах быстро формируется деформация сустава.
Гонорейный полиартрит обычно развивается в течение месяца после заражения. Характерно внезапное начало с повышением температуры и резкими болями. Чаще поражаются крупные суставы, при гнойном течении возможно развитие анкилоза. Признаки дизентерийного полиартрита, как правило, появляются в фазе выздоровления. Характерно поражение одного или нескольких суставов, сопровождающееся болями и повышением температуры. Течение доброкачественное. Бруцеллезный полиартрит обычно протекает хронически, проявляется болями, отечностью и ограничением подвижности крупных суставов. Сопровождается волнообразной лихорадкой, увеличением лимфатических узлов и гепатоспленомегалией.
Тактика лечения зависит от причины развития заболевания, поэтому в процессе диагностики врач уделяет особое внимание сбору анамнеза, жалобам и особенностям клинической картины заболевания. Так, постепенное начало и симметричное поражение мелких суставов должно вызвать подозрение на ревматоидный полиартрит, наличие псориаза – на псориатический полиартрит и т. д. При этом учитывается возможность сочетания нескольких заболеваний или нетипичного течения полиартрита (например, поражение нескольких крупных суставов при ревматоидной форме болезни).
Диагноз уточняют на основании данных рентгенографии, УЗИ суставов, сцинтиграфии, МРТ, КТ, исследования синовиальной жидкости, биохимического анализа крови, теста на скорость оседания эритроцитов, определения уровня креатинина, определения уровня АСТ, анализа мочи и теста на ревматоидный фактор. Следует учитывать, что отрицательный результат теста на ревматоидный фактор (РФ) не является основанием для исключения ревматоидного полиартрита, поскольку у 30% пациентов с этим заболеванием РФ не определяется (в таких случаях говорят о серонегативном ревматоидном полиартрите).
Следует учитывать, что отрицательный результат теста на ревматоидный фактор (РФ) не является основанием для исключения ревматоидного полиартрита, поскольку у 30% пациентов с этим заболеванием РФ не определяется (в таких случаях говорят о серонегативном ревматоидном полиартрите).
При наличии показаний больных направляют на дополнительные исследования внутренних органов: УЗИ органов брюшной полости, ЭКГ и т. д. Для исключения кристаллического полиартрита выполняют биопсию синовиальной оболочки сустава. При подозрении на специфический полиартрит (сифилитический, гонорейный, туберкулезный, дизентерийный) назначают консультации соответствующих специалистов: венеролога, фтизиатра и инфекциониста, а также проводят специальные тесты, в том числе ПЦР, реакцию Вассермана, микрореакцию преципитации, бактериоскопию, тест на иммуноферментный анализ и пр.
Лечение ревматоидного полиартрита комплексное, направленное на борьбу с болевым синдромом, восстановление функции суставов и замедление прогрессирования болезни. Для уменьшения воспаления и болей назначают НПВП. При наличии инфекции используют антибактериальные средства. Применяют плазмаферез. В тяжелых случаях в полость воспаленных суставов вводят кортикостероиды. При неэффективности перечисленных методов лечения применяют базисные препараты.
При ревматоидном полиартрите часто развивается остеопороз, поэтому пациентам с профилактической целью назначают специальную диету с высоким содержанием кальция, а также витамин Д и препараты кальция. Для сохранения функции суставов применяют массаж, ЛФК и физиолечение: фонофорез, электрофорез и аппликации димексида. При выраженных деформациях и неэффективности консервативной терапии осуществляют хирургические вмешательства.
При лечении реактивных полиартритов используют симптоматические средства, способствующие ликвидации болевого синдрома и уменьшению воспаления. Терапия обменных и инфекционных полиартритов предполагает обязательное лечение основного заболевания в сочетании с приемом препаратов симптоматического действия. Применяют НПВП, анальгетики и кортикостероиды, при необходимости назначают антигистаминные средства, антибиотики и иммунодепрессанты.
Применяют НПВП, анальгетики и кортикостероиды, при необходимости назначают антигистаминные средства, антибиотики и иммунодепрессанты.
Большое значение в терапии полиартритов различной этиологии имеют физиопроцедуры, способствующие уменьшению болей, отека и воспаления в суставах. Используют массаж, фонофорез, ультразвук, УВЧ, озокерит, парафин, магнитотерапию и баротерапию. Пациентов направляют на ЛФК. Лечение хронических полиартритов осуществляют курсами, обычно весной и осенью – в период сезонных обострений. При отсутствии противопоказаний назначают санаторно-курортное лечение.
Инфекционный артрит — диагностика, симптомы, лечение и профилактика: стадии артрита
Статью подготовил врач-ревматолог Богдан Николаевич Петиш
Инфекционный артрит — это группа воспалительных артропатий, которая характеризуется воспалительным характером болей в суставах. Происходит это вследствие проникновения в организм возбудителей инфекции.
Чаще всего заболевание поражает коленные чашечки и локтевые суставы, однако часто ему подвержены и многие другие: голеностопный, тазобедренный, плечевой и прочие суставы. Встречается данный недуг у людей разных возрастов, ему подвержены как взрослые, так и дети.
Причиной развития инфекционного артрита является попадание в сустав вместе с кровотоком грибковой, вирусной или бактериальной инфекции. Иногда причиной становится занесение инфекции в процессе хирургического вмешательства.
Две наиболее распространённые причины развития артропатии, это стафилококковая ангина и заболевания, передающиеся половым путём (в большей степени это касается хламидиоза).
Хламидиоз является катастрофической проблемой, так как очень трудно поддаётся лечению и при этом вызывает серьёзнейшие изменения в суставах.
Нередко инфекционный артрит начинается внезапно, и его симптомы могут нарастать в течение нескольких недель. Заболевание сопровождается болью в поражённом суставе, при прикосновении к нему, скованностью, дискомфортом при движении, покраснением и припухлостью, повышением температуры кожи в очаге болезни, повышением общей температуры тела. Также иногда наблюдается изменение контуров сустава, скопление в нём жидкости.
Также иногда наблюдается изменение контуров сустава, скопление в нём жидкости.
При хламидийном артрите больной наблюдает мигрирующие, несимметричные боли в суставах (голеностоп слева, колено справа, лучезапястный сустав слева и т.д.). Такие пациенты должны наблюдаться параллельно у разных специалистов (у хирурга, уролога, ЛОРа, ревматолога).
Так как инфекционный артрит развивается очень быстро, важно своевременно распознать болезнь и назначить лечение. Для диагностики заболевания врач проводит не только обычный осмотр и сбор анамнеза, но также может назначить пункцию сустава, биопсию и посев синовиальной жидкости.
Весь период лечения инфекционного артрита должен проходить под пристальным надзором врача. Больному назначается приём медикаментозных препаратов, антибиотиков. В некоторых случаях может быть показано введение инъекций внутривенно или напрямую в больной сустав, в этом случае прописываются и обезболивающие средства. Когда антибиотикотерапия неэффективна, либо в случаях запущенной болезни, проводится хирургическое вмешательство.
Успех лечения инфекционного артрита во многом зависит от своевременности оказанной помощи. Важно начать борьбу с недугом до того, как он привёл к разрушению и деформации суставов. Стоит сказать, что примерно в 70% случаев пациентам удаётся избежать необратимых изменений. Реактивный артрит с одной стороны вещь крайне неприятная, но с другой, если вовремя избавиться от причины его возникновения, то всё наладится и человек сможет вновь вернуться к активной полноценной жизни.
ЗАПИСАТЬСЯ НА ПРИЁМ К РЕВМАТОЛОГУ
Полиартрит: причины, симптомы, диагностика, лечение и профилактика — МедОбоз,- последние новости здоровья
Хроническое заболевание, характеризующееся наличием воспалительного процесса сразу в нескольких суставах. При этом суставы могут воспаляться одновременно или поочередно.
Причины полиартритаВ зависимости от типа болезни, причины развития полиартрита могут отличаться. Инфекционный полиартрит развивается как следствие ранее перенесенных инфекционных болезней, например, туберкулез, гонорея, бруцелез и т.д. Посттравматический тип полиартрита, возникает после перенесенных травм. Обменный или кристаллический полиартрит, развивается на фоне нарушений метаболизма, вследствие чего в области суставной сумки, образуются кристаллы соли. Причиной ревматоидной формы полиартрита является тяжелое аутоиммунное расстройство.
Инфекционный полиартрит развивается как следствие ранее перенесенных инфекционных болезней, например, туберкулез, гонорея, бруцелез и т.д. Посттравматический тип полиартрита, возникает после перенесенных травм. Обменный или кристаллический полиартрит, развивается на фоне нарушений метаболизма, вследствие чего в области суставной сумки, образуются кристаллы соли. Причиной ревматоидной формы полиартрита является тяжелое аутоиммунное расстройство.
Клинические проявления заболевания могут меняться в зависимости от вида полиартрита и причин его вызвавших. Так, при инфекционном типе полиартрита, кожа вокруг сустава опухает и краснеет, значительно нарушается подвижность сустава. К основным симптоматическим проявлениям полиартрита принадлежат: боль в суставах и мышцах, повышение температуры тела, общая слабость, снижение аппетита, мышечная атрофия, деформации суставов, плоскостопие.
Диагностика полиартритаПроводится анализ жалоб больного, сбор анамнеза заболевания. Проводится микробиологическое исследование суставной жидкости, в целях выявления возбудителя. Из инструментальных методов, выполняется рентгенографическое исследование, артрография, компьютерная томография, термография и другие.
Лечение полиартритаЛечение полиартрита может быть консервативным или хирургическим, тактику м методы лечения определяет врач, в зависимости от степени развития патологического процесса. В ходе консервативного лечения больному назначается лечебный массаж, лечебная физкультура, физиотерапевтическое лечение. При выраженном болевом синдроме, применяются обезболивающие лекарственные средства. Основным методом медикаментозного лечения является введение глюкокортикоидных препаратов непосредственно в сустав. В случае, когда консервативное лечение не дает желаемого результата, необходимо применять хирургический метод лечения.
В ходе медикаментозной терапии применяются нестероидные противовоспалительные средства, например, Мовалис, Диклофенак, Вольтарен.
К профилактическим мерам можно отнести: контроль массы тела, своевременное лечение инфекционных болезней, укрепление мышц спины, регулярные физические нагрузки, сбалансированное питание богатое кальцийсодержащими продуктами. Обеспечение комфортного рабочего места и сохранение правильной осанки во время рабочего процесса. Отказ от алкоголя и курения.
лечение и диагностика причин, симптомов в Москве
Ревматоидный артрит – наиболее частое воспалительное заболевание суставов, характеризующееся эрозивным симметричным полиартритом в сочетании с системным иммуновоспалительным поражением внутренних органов (легких, печени, сердца, периферической нервной системы, кожи). Одно из самых тяжёлых и распространённых воспалительных заболеваний суставов. Ревматоидный артрит является распространенным заболеванием, встречается во всех странах и среди всех народов мира примерно у 1% от общей численности населения, в России им страдает около 0,6% населения. Заболеть ревматоидным артритом может и ребенок, и старик, но чаще болеют женщины активного возраста (женщины заболевают ревматоидным артритом в 3 раза чаще, чем мужчины). Пик начала заболевания приходится на 40–55 лет.
Причина заболевания неизвестна. Известно только, что некоторые люди генетически предрасположены к ревматоидному артриту, однако болезнь не передается от родителей к детям напрямую. Доказано, что курение увеличивает риск развития ревматоидного артрита. У 20–30% пациентов болезнь начинается после перенесенной инфекции, чаще всего носоглоточной. Однако, многолетние поиски специфического микроорганизма, вызывающего ревматоидный артрит, не привели к успеху, поэтому нет оснований считать эту болезнь инфекционной. Другой существенный фактор, провоцирующий развитие заболевания — сильный эмоциональный стресс (ссоры, разводы, экзамены и др.). В то же время примерно у трети больных первые симптомы появляются среди полного здоровья, без видимой причины.
Было установлено, что в основе воспаления при РА лежит неправильная работа иммунной системы.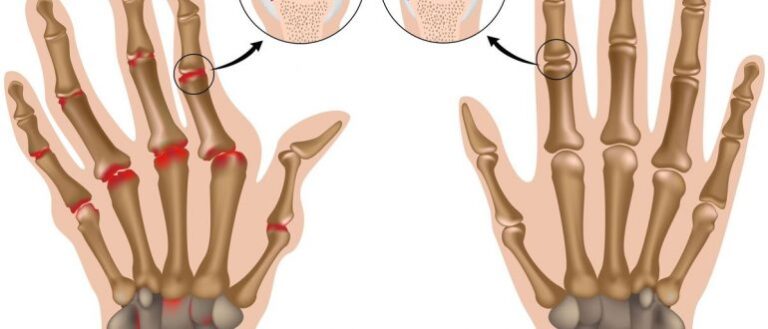 Клетки иммунной системы по какой-то причине активируются и начинают вырабатывать специальные регуляторные белки – провоспалительные цитокины – вызывающие воспалительную реакцию и нарушение работы клеток оболочки сустава, внутренней выстилки сосудов, костной ткани и др. В результате формируется самоподдерживающийся постоянно текущий воспалительный процесс. Воспаление при РА является следствием именно избыточной, слишком активной (хотя и неправильной) работы иммунной системы. Следовательно, ревматоидный артрит может быть отнесен к группе аутоиммунных болезней – то есть состояний, когда иммунная система активно работает против собственного организма.
Клетки иммунной системы по какой-то причине активируются и начинают вырабатывать специальные регуляторные белки – провоспалительные цитокины – вызывающие воспалительную реакцию и нарушение работы клеток оболочки сустава, внутренней выстилки сосудов, костной ткани и др. В результате формируется самоподдерживающийся постоянно текущий воспалительный процесс. Воспаление при РА является следствием именно избыточной, слишком активной (хотя и неправильной) работы иммунной системы. Следовательно, ревматоидный артрит может быть отнесен к группе аутоиммунных болезней – то есть состояний, когда иммунная система активно работает против собственного организма.
Проявления и течение болезни
Основное проявление заболевания – это боль и припухание в различных суставах, в первую очередь суставах пальцев кистей. Характерно симметричное поражение мелких суставов кистей и стоп. Нарастают боли при движениях и в покое, утренняя скованность, припухлость, нарушение функции суставов. Со временем в процесс могут вовлекаться стопы, голеностопные, коленные, локтевые суставы. У некоторых пациентов, наоборот, первыми могут поражаться суставы ног (коленные, голеностопные), плечевые суставы и только затем — рук. Хроническое воспаление сустава приводит к разрушению суставного хряща и возникновению деформации сустава, что в свою очередь, нарушает его функцию — возникают боли при движении и тугоподвижность.
Диагностика
Диагноз ставится после опроса пациента, осмотра состояния суставов.
Дополнительное обследование:
- общий анализ крови — характерно снижение уровня гемоглобина, ускорение СОЭ.
- ревматоидный фактор, антитела к циклическому цетриллинированному пептиду (АЦЦП).
- биохимические показатели — АСТ, АЛТ, мочевина, креатинин. Они необходимы для оценки безопасности назначения терапии и в дальнейшем ее переносимости
- рентгенография кистей и стоп. Характерные для ревматоидного артрита эрозивные изменения развиваются в первую очередь в этих суставах, но не ранее 6 месяцев.
 Для отслеживания состояния легких и сердца делается рентгенография органов грудной клетки, по особым показаниям – компьютерная томография легких. МРТ или УЗИ — особенно если заболевание находится на начальном этапе, когда внешняя деформация суставов не так заметна, и важно отследить незначительные изменения.
Для отслеживания состояния легких и сердца делается рентгенография органов грудной клетки, по особым показаниям – компьютерная томография легких. МРТ или УЗИ — особенно если заболевание находится на начальном этапе, когда внешняя деформация суставов не так заметна, и важно отследить незначительные изменения.
Конечно, чем раньше пациент обратится за медицинской помощью, тем благоприятнее прогноз на течение заболевания. Если вы замечаете у себя или у своих близких проблемы с суставами — не откладывайте обращение к специалисту. Это серьезное заболевание, несущее необратимые изменения, т.е. чем дольше пациент затягивает с обращением к врачу, чем больший урон наносит качеству собственной жизни даже после курса лечения в будущем.
Лечение ревматоидного артрита
Врачи нашего центра максимально внимательно относятся к ведению пациентов с ревматоидным артритом, ведь прогрессирование этого заболевания может привести не только к снижению качества жизни, но и к инвалидизации, серьезным ограничениям в передвижениях, особенно учитывая старший возраст большинства пациентов.
Задача лечащего врача состоит в купировании, т.е. устранении болевых ощущений и установлении контроля над течением заболевания: даже если невозможно вернуть состояние суставов до поражения, то можно не допустить прогрессирования. Мы предупреждаем своих пациентов о том, что лечение ревматоидного артрита может растянуться на всю жизнь: будут требоваться периодические визиты к врачу для консультации и прохождения курса лечения, которое поддержит состояние суставов в неизменном состоянии. Используются только проверенные, доказавшие свою эффективность методики.
Поэтому используются только проверенные, доказавшие свою эффективность методики. В первую очередь, это лекарственная терапия, которая направлена на скорейшее снятие воспаления в суставах или в организме, если оно успело распространиться на другие органы. Для эффективности лечения некоторые препараты (к примеру, глюкокортикостероидные) вводятся внутрисуставно. Применяются нестероидные противовоспалительные препараты обезболивающие препараты для снятия сильного болевого симптома.
Применяются нестероидные противовоспалительные препараты обезболивающие препараты для снятия сильного болевого симптома.
Основой лечения ревматоидного артрита является назначение базисных противовоспалительных препаратов (БПВП), таких как, метотрексат, лефлуномид, сульфасалазин. Препараты этой группы способны подавлять воспаление и патологическую активацию системы иммунитета. За счет этого подавляются не только проявления воспаления, но и процесс разрушения тканей сустава. В последние годы мы начали применять так называемые генно-инженерные биологические препараты. Это современные препараты, оказывают точечное воздействие на ключевые звенья воспалительного процесса. Представляют собой антитела человека или животных к медиаторам воспаления. Высокоэффективные препараты.
Для удобства наших пациентов отделение ревматологии было оснащено всем необходимым лечебно-диагностическим оборудованием, успешно функционирует и собственная лаборатория, а для реабилитации доступна не только стандартная физиотерапия, но и курсы массажа, иглорефлексотерапии, курсы лечебной гимнастики – и всё это в рамках одного центра под чутким руководством специалистов.
Симптомы, причины, диагностика и лечение
Полиартрит (также известный как полиартрит или воспалительный полиартрит) определяется как артрит или боль в суставах, которая поражает пять или более суставов одновременно.
Сам термин просто описывает количество задействованных соединений: поли означает много. Таким образом, его можно использовать для описания любого количества состояний, постоянных или преходящих, при которых поражается более пяти суставов.
Полиартрит чаще всего связан с аутоиммунными заболеваниями, такими как ревматоидный артрит (РА), но также может быть вызван некоторыми вирусными инфекциями.Взаимодействие с другими людьми
Майк Девлин / Научная фотобиблиотека / Getty Images
Симптомы
Симптомы полиартрита, как правило, аналогичны симптомам ревматоидного артрита и других аутоиммунных заболеваний. Они могут развиваться внезапно или в течение многих месяцев.
Они могут развиваться внезапно или в течение многих месяцев.
Признаки воспаления суставов, как правило, кардинальные по своей природе, включая отек, тепло, боль и уменьшение диапазона движений. Утренняя скованность и боль, которые улучшаются при физической активности и ухудшаются при отдыхе, являются классическими проявлениями воспалительного артрита.
Другие симптомы включают:
- Отсутствие аппетита
- Сыпь
- потливость
- Увеличение лимфатических узлов
- Температура 100,4 градуса или выше
- Усталость или недостаток энергии
- Неожиданная потеря веса
Причины
Полиартрит чаще всего вызывается аутоиммунным заболеванием, при котором иммунная система человека по ошибке атакует собственные клетки и ткани. Причины аутоиммунного заболевания не совсем понятны, но считается, что они тесно связаны с генетикой и окружающей средой.
Поскольку аутоиммунные заболевания, как правило, вызывают реакцию всего организма (это системные заболевания с множеством симптомов), вовлечение полиартикулярных суставов обычно не проявляется изолированно, как при остеоартрите. Скорее, есть множество других важных симптомов (например, сыпь).
К аутоиммунным заболеваниям, наиболее часто связанным с полиартритом, относятся:
Полиартрит также может возникать как часть острого заболевания, такого как ревматическая лихорадка, а также некоторых альфавирусных инфекций, включая вирус Росс-Ривер, вирус чикунгунья и вирус Маяро.Денге, Зика, гепатит, ВЭБ и ЦМВ также могут вызывать полиартрит. В этих случаях воспаление может быть временным и перемещаться между несколькими суставами.
Когда полиартрит возникает у детей, его называют ювенильным идиопатическим артритом или ЮИА; причина неизвестна.
Диагностика
Поскольку полиартрит чаще всего связан с аутоиммунными заболеваниями, ваш врач обычно начинает с попытки определить основную причину боли в суставах. Воспаленные суставы, болезненность, излияние в суставы (известное как вода на коленях) и отек — частые признаки аутоиммунных заболеваний.
Воспаленные суставы, болезненность, излияние в суставы (известное как вода на коленях) и отек — частые признаки аутоиммунных заболеваний.
Ваш врач определит, является ли ваша боль симметричной (например, симптомы возникают в обеих руках или коленях) или асимметричной (симптомы проявляются только в суставах с одной стороны). Люди с РА, как правило, испытывают симметричные симптомы, в то время как пациенты с псориатическим артритом часто испытывают асимметричные симптомы.
В частности, для РА два анализа крови — тест на ревматоидный фактор и тест на антитела к цитруллинированному пептиду (анти-ЦЦП) — могут помочь подтвердить диагноз.Взаимодействие с другими людьми
Ваш врач может также проверить наличие анемии, повышенного количества лейкоцитов, повышенных тромбоцитов и повышенных воспалительных маркеров, известных как скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ).
Серологические тесты также могут быть полезны для поиска специфических антител, связанных с рассматриваемым аутоиммунным заболеванием.
В зависимости от предполагаемой причины, рентгеновские лучи, А опорно-двигательного аппарата УЗИ, магнитно-резонансная томография (МРТ), и / или совместного анализа текучей среды (также известный как Arthrocentesis) могут быть заказаны.Ваш врач также проверит наличие вирусов, если подозревается инфекционная причина.
Лечение
Лечение полиартрита обычно такое же, как и при аутоиммунных заболеваниях. Они включают:
- Нестероидные противовоспалительные препараты (НПВП) : Адвил (ибупрофен), Алив (напроксен) и Вольтарен (диклофенак) могут помочь уменьшить боль и скованность.
- Модифицирующие заболевание противоревматические препараты (DMARD) : они помогают замедлить течение аутоиммунных заболеваний.Метотрексат часто назначают для уменьшения повреждения суставов, вызванного полиартритом.
- Biologics : Эти препараты, включая Ремикейд (инфликсимаб) и Эмбрел (этанерцепт), модифицируют иммунную систему, уменьшая воспаление.

- Кортикостероиды : помогают контролировать воспаление и уменьшать боль. Стероиды можно принимать перорально или в виде инъекций. Их следует использовать только в краткосрочной перспективе, так как они могут вызвать серьезные побочные эффекты.
- Согревающая терапия : Теплые ванны, согревающие рукавицы и безрецептурные кремы для местного применения, такие как Aspercreme, могут временно облегчить симптомы.
- Упражнение : упражнения с малой нагрузкой, такие как плавание, йога и растяжка, могут помочь сохранить здоровье суставов.
Слово Verywell
Важно лечить полиартрит до того, как состояние ухудшится и приведет к необратимому повреждению суставов. В редких случаях полиартрит может вызывать рубцы в легких, сухость глаз, кожную сыпь и перикардит (воспаление в мешочке, окружающем сердце). Если вы испытываете боль в пяти или более суставах, следует обратиться к врачу.
Полиартрит — zxc.wiki
Полиартрит («воспаление суставов в нескольких суставах») — это воспалительное аутоиммунное заболевание, которое может поражать суставы, органы, бурсу и оболочки сухожилий. Хронический полиартрит называется ревматоидным артритом. У женщин вероятность этого заболевания в три раза выше, чем у мужчин.
Демаркация
Боль в суставах без воспалительных изменений называется артралгией, а при воспалительном артрите. При моноартрите поражается один сустав, при олигоартрите — два-четыре.Если поражено пять и более суставов, говорят о полиартрите.
вызывает
Полиартрит может быть побочным эффектом инфекционных заболеваний, таких как лихорадка Росс-Ривер, туберкулез или болезнь Уиппла. У молодых женщин, которые часто контактируют с маленькими детьми, острый полиартрит часто связан с инфекцией парвовируса B19. Это также может произойти при инфекциях гепатитом B, гепатитом C, ВИЧ, Эпштейном-Барром и краснухой.
Как внекишечное проявление полиартрит возникает при болезни Крона, реже при язвенном колите.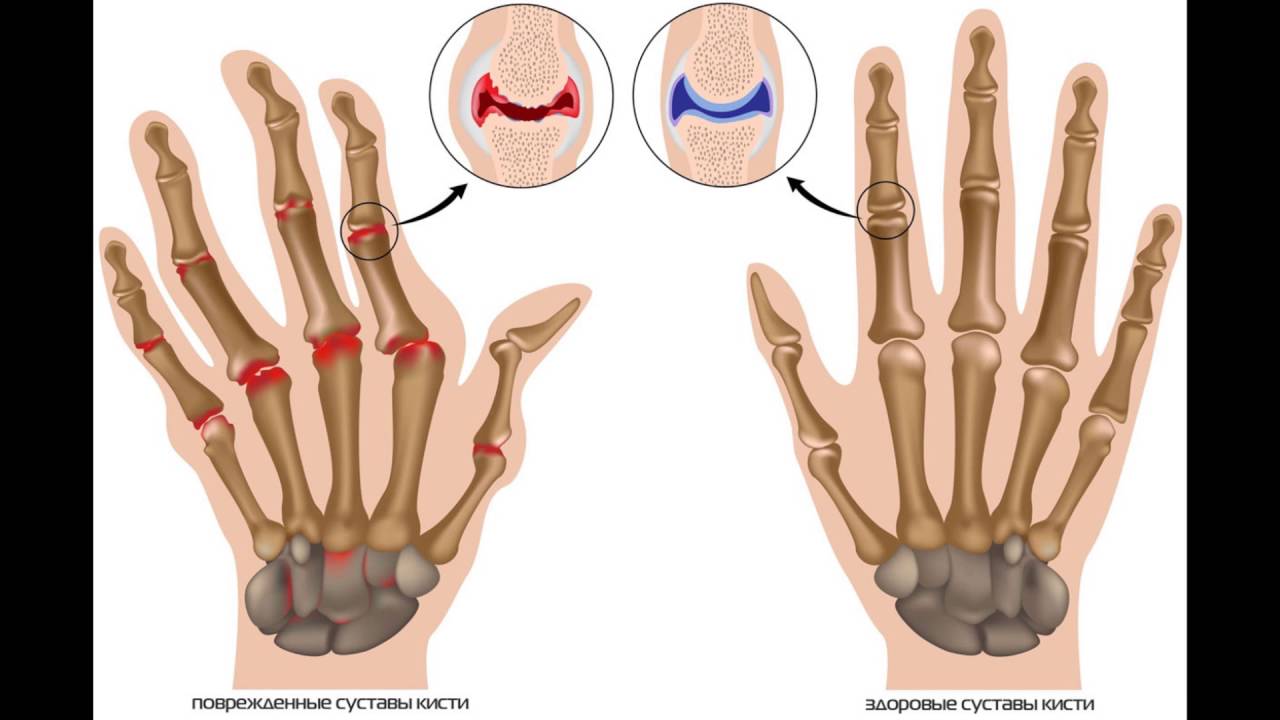
Симптомы
Первые признаки полиартрита — боль при движении или давлении, перегрев суставов или отек. Чаще всего поражаются пальцы и запястья. Кроме того, пораженные суставы могут стать жесткими по утрам. Сопутствующими симптомами могут быть общие симптомы, такие как истощение, слабость, потеря аппетита или лихорадка.
Поскольку могут быть поражены влагалища сухожилий, тендинит часто возникает в области рук. Это может привести к разрыву сухожилия.
Так называемые ревматоидные узелки встречаются примерно у 30% пациентов. Они образуются в области сухожилий, связок и выступающих костей. Размер зависит от воспалительной активности полиартрита.
См. Также
литература
- Hanns-Wolf Baenkler, Hartmut Goldschmidt, Johannes-Martin Hahn, Martin Hinterseer, Andreas Knez: Краткий учебник по внутренней медицине. Thieme, Stuttgart 2015. ISBN 978-3-13-167533-0.
- Hans-Jürgen Hettenkofer: Ревматология: Диагностика — Клиника — Терапия. Thieme, Stuttgart 2003. ISBN 3-13-657805-8.
- Джон Х. Клиппель, Джон Х. Стоун, Лесли Дж. Кроффорд, Пейшенс Х. Уайт: Учебник по ревматическим заболеваниям. Springer, 2008. ISBN 978-0-387-68566-3.
Индивидуальные доказательства
- ↑ Baenkler et al.: Краткое учебное пособие внутренняя медицина. Глава 10.6.1 (без номера страницы)
- ↑ Baenkler et al.: Краткое учебное пособие внутренняя медицина. Глава 10. Симптомы полиартрита. Проверено 25 марта 2018 г.
Псориатический артрит: MedlinePlus Genetics
Псориатический артрит — это состояние, включающее воспаление суставов (артрит), которое обычно возникает в сочетании с заболеванием кожи, называемым псориазом. Псориаз — это хроническое воспалительное состояние, характеризующееся пятнами красной раздраженной кожи, которые часто покрыты шелушащимися белыми чешуйками. У людей с псориазом также могут быть изменения ногтей на руках и ногах, например, на ногтях появляются ямки или гребни, крошатся или отделяются от ногтевого ложа.
У людей с псориазом также могут быть изменения ногтей на руках и ногах, например, на ногтях появляются ямки или гребни, крошатся или отделяются от ногтевого ложа.
Признаки и симптомы псориатического артрита включают жесткие, болезненные суставы с покраснением, жаром и припухлостью окружающих тканей. При поражении рук и ног отек и покраснение могут привести к появлению «колбасных» пальцев рук или ног (дактилит).
У большинства людей с псориатическим артритом псориаз появляется до того, как развиваются проблемы с суставами.Псориаз обычно начинается в подростковом или юношеском возрасте, а псориатический артрит обычно возникает в возрасте от 30 до 50 лет. Однако оба состояния могут возникать в любом возрасте. В небольшом количестве случаев псориатический артрит развивается при отсутствии заметных изменений кожи.
Псориатический артрит трудно отличить от других форм артрита, особенно когда кожные изменения минимальны или отсутствуют. Изменения ногтей и дактилит — две особенности, характерные для псориатического артрита, хотя они возникают не во всех случаях.
Псориатический артрит подразделяется на пять типов: преобладающий дистальный межфаланговый, асимметричный олигоартикулярный, симметричный полиартрит, спондилит и мутильный артрит.
Дистальный межфаланговый преобладающий тип поражает в основном концы пальцев рук и ног. Дистальные межфаланговые суставы — ближайшие к ногтям. Изменения ногтей особенно часты при этой форме псориатического артрита.
Асимметричный олигоартикулярный и симметричный полиартрит являются наиболее распространенными формами псориатического артрита.Асимметричный олигоартикулярный тип псориатического артрита поражает разные суставы с каждой стороны тела, в то время как симметричная форма полиартрита поражает одни и те же суставы с каждой стороны. При этих формах заболевания может поражаться любой сустав в организме, а симптомы варьируются от легких до тяжелых.
Некоторые люди с псориатическим артритом имеют поражение суставов, которое в первую очередь включает спондилит, то есть воспаление суставов между позвонками в позвоночнике. Симптомы этой формы расстройства включают боль и скованность в спине или шее, а также часто возникают затруднения при движении.Также могут быть поражены суставы рук, ног, кистей и ступней.
Симптомы этой формы расстройства включают боль и скованность в спине или шее, а также часто возникают затруднения при движении.Также могут быть поражены суставы рук, ног, кистей и ступней.
Самый тяжелый и наименее распространенный тип псориатического артрита называется мутильным артритом. Менее 5 процентов людей с псориатическим артритом страдают этой формой расстройства. Мутильный артрит вызывает сильное воспаление, которое повреждает суставы рук и ног, что приводит к деформации и проблемам с движением. Потеря костной массы (остеолиз) в суставах может привести к укорачиванию (выдвижению) пальцев рук и ног.Также могут возникать боли в шее и спине.
Ювенильный идиопатический артрит — Симптомы и причины
Обзор
Юношеский идиопатический артрит, ранее известный как ювенильный ревматоидный артрит, является наиболее распространенным типом артрита у детей в возрасте до 16 лет.
Ювенильный идиопатический артрит может вызывать стойкую боль в суставах, отек и скованность. Некоторые дети могут испытывать симптомы всего несколько месяцев, в то время как у других симптомы проявляются в течение многих лет.
Некоторые типы ювенильного идиопатического артрита могут вызывать серьезные осложнения, такие как проблемы роста, повреждение суставов и воспаление глаз. Лечение направлено на уменьшение боли и воспаления, улучшение функций и предотвращение повреждений.
Продукты и услуги
Показать больше товаров от Mayo ClinicСимптомы
Наиболее частыми признаками и симптомами ювенильного идиопатического артрита являются:
- Боль. Хотя ваш ребенок может не жаловаться на боли в суставах, вы можете заметить, что он хромает, особенно утром или после сна.
- Набухание. Отек суставов является обычным явлением, но часто впервые обнаруживается в более крупных суставах, таких как колено.

- Жесткость. Вы можете заметить, что ваш ребенок кажется более неуклюжим, чем обычно, особенно по утрам или после сна.
- Лихорадка, увеличение лимфатических узлов и сыпь. В некоторых случаях может возникнуть высокая температура, увеличение лимфатических узлов или сыпь на туловище, которая обычно усиливается по вечерам.
Юношеский идиопатический артрит может поражать один или несколько суставов. Существует несколько различных подтипов ювенильного идиопатического артрита, но основными из них являются системный, олигоартикулярный и полиартикулярный. Какой тип у вашего ребенка, зависит от симптомов, количества пораженных суставов и наличия лихорадки и сыпи.
Как и другие формы артрита, ювенильный идиопатический артрит характеризуется временами, когда симптомы обостряются, и временами, когда симптомы могут быть минимальными.
Когда обращаться к врачу
Отведите вашего ребенка к врачу, если он или она страдают от боли в суставах, отека или скованности в течение более недели, особенно если у него или нее высокая температура.
Причины
Юношеский идиопатический артрит возникает, когда иммунная система организма атакует собственные клетки и ткани. Неизвестно, почему это происходит, но и наследственность, и окружающая среда, похоже, играют роль.
Факторы риска
Некоторые формы ювенильного идиопатического артрита чаще встречаются у девочек.
Осложнения
Ювенильный идиопатический артрит может привести к нескольким серьезным осложнениям. Но тщательное наблюдение за состоянием вашего ребенка и обращение за соответствующей медицинской помощью может значительно снизить риск этих осложнений:
Проблемы с глазами. Некоторые формы могут вызывать воспаление глаз.
 Если это состояние не лечить, оно может привести к катаракте, глаукоме и даже слепоте.
Если это состояние не лечить, оно может привести к катаракте, глаукоме и даже слепоте.Воспаление глаз часто протекает бессимптомно, поэтому детям с этим заболеванием важно регулярно проходить обследование у офтальмолога.
- Проблемы роста. Юношеский идиопатический артрит может мешать росту и развитию костей вашего ребенка. Некоторые лекарства, используемые для лечения, в основном кортикостероиды, также могут подавлять рост.
18 ноября 2020 г.
Узелковый полиартериит: Центр по васкулиту Джонса Хопкинса
Первое описание
Первое описание этого заболевания относится к 1866 году, когда Куссмауль и Майер определили состояние, которое состояло из «очаговых, воспалительных, артериальных узелков». Они назвали это заболевание «узелковым периартериитом» из-за воспаления, которое они наблюдали вокруг стенки кровеносного сосуда.Название было изменено на узелковый полиартериит (PAN), чтобы подчеркнуть тот факт, что воспаление по всей стенке артерии, а не только вокруг нее, является серьезным признаком заболевания. Узелковый полиартериит иногда называют «системным некротическим васкулитом», но этот термин неспецифичен, поскольку другие формы васкулита также имеют системные и некротические особенности.
Кто болеет узелковым полиартериитом («типичный» пациент)?
Большинство случаев PAN происходит в 4 или 5 десятилетии, хотя это может произойти в любом возрасте.Мужчины подвержены заболеванию в два раза чаще, чем женщины. Меньшая часть пациентов с PAN имеет активную инфекцию гепатита B. В остальных случаях причина (ы) в настоящее время неизвестна, и заболевание считается «идиопатическим» по своей природе.
Классические симптомы и признаки узелкового полиартериита
PAN — мультисистемное заболевание, которое может проявляться лихорадкой, потоотделением, потерей веса и сильными мышечными и суставными болями / болями.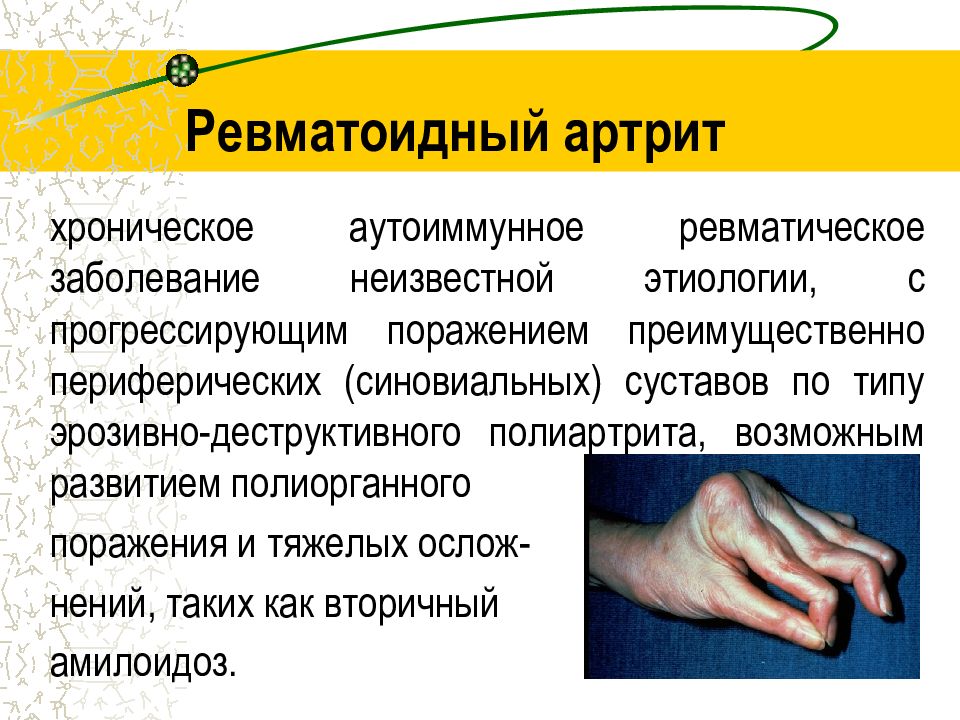 ПАН может развиваться подострым образом в течение нескольких недель или месяцев.Пациенты могут иметь неспецифические жалобы, такие как лихорадка, недомогание, потеря веса, анорексия и боли в животе. Болезнь может поражать практически любой участок тела, но имеет предрасположенность к таким органам, как кожа, почки, нервы и желудочно-кишечный тракт. Многие пациенты с ПАН имеют высокое кровяное давление и повышенную скорость оседания эритроцитов (СОЭ). Представление PAN может также включать кожные аномалии (сыпь, язвы) и периферическую невропатию (боль, ощущение жжения, покалывания, онемения или слабости в руке или ноге).Однако заболевание имеет пристрастие к определенным органам и тканям; они описаны ниже.
ПАН может развиваться подострым образом в течение нескольких недель или месяцев.Пациенты могут иметь неспецифические жалобы, такие как лихорадка, недомогание, потеря веса, анорексия и боли в животе. Болезнь может поражать практически любой участок тела, но имеет предрасположенность к таким органам, как кожа, почки, нервы и желудочно-кишечный тракт. Многие пациенты с ПАН имеют высокое кровяное давление и повышенную скорость оседания эритроцитов (СОЭ). Представление PAN может также включать кожные аномалии (сыпь, язвы) и периферическую невропатию (боль, ощущение жжения, покалывания, онемения или слабости в руке или ноге).Однако заболевание имеет пристрастие к определенным органам и тканям; они описаны ниже.
Нерв
- Периферические невропатии очень распространены (от 50 до 70%). Это включает покалывание, онемение и / или боль в кистях, руках, ступнях и ногах.
- Поражение центральной нервной системы (ЦНС) может произойти через 2–3 года после начала ПАН и может привести к когнитивной дисфункции, снижению активности, судорогам и неврологическим нарушениям.
Кожа
- Кожные аномалии очень распространены при PAN и могут включать пурпуру, ретикулярную ливду, язвы, узелки или гангрену.
- Поражение кожи чаще всего возникает на ногах и очень болезненно.
Почки
- Васкулит почечной артерии может привести к белку в моче, нарушению функции почек и гипертонии.
- Небольшому проценту пациентов требуется диализ.
Желудочно-кишечный тракт
- Боль в животе, желудочно-кишечное кровотечение (иногда ошибочно принимается за воспалительное заболевание кишечника)
- Кровоизлияние, инфаркт кишечника и перфорация редки, но очень серьезны
Сердце
- Клиническое поражение сердца обычно не вызывает симптомов.
- Однако у некоторых пациентов развивается инфаркт миокарда (сердечные приступы) или застойная сердечная недостаточность.

Глаз
- Склерит или воспаление склеры (белая часть глаза)
Гениталии
Что вызывает узелковый полиартериит?
Гепатит B вызывает меньшую часть случаев PAN. С появлением вакцины против гепатита B случаи PAN, вызванной гепатитом B, стали редкостью в развитых странах. Возможно, что другие инфекции способствуют развитию других случаев PAN, но связь между другими инфекциями и этим заболеванием остается предположительной в настоящее время.
Как диагностируется узелковый полиартериит?
Регулярные лабораторные анализы могут дать важные ключи к разгадке PAN, но единого анализа крови, который бы диагностировал это заболевание, не существует. У большинства пациентов с ПАН наблюдается повышенное СОЭ. Протеинурия (белок в моче) часто встречается у пациентов с поражением почек.
При поражении кожи или мышц / нервов биопсия кожи или мышц / нервов может быть чрезвычайно полезной для постановки точного диагноза PAN. Исследования нервной проводимости — это неинвазивный способ выявления нервов, пораженных воспалением.(Эти нервы можно затем провести биопсией для подтверждения диагноза). Диагноз подтверждается биопсией, показывающей патологические изменения в артериях среднего размера. Место биопсии может отличаться. Большинство биопсий берутся с кожи, симптоматического нерва или мышцы. Ангиограмма кровеносных сосудов брюшной полости также может быть очень полезной при диагностике PAN. Аневризмы чаще всего поражают артерии, ведущие к почкам, печени или желудочно-кишечному тракту.
Американский колледж ревматологии (ACR) установил критерии, которые должны быть выполнены, если пациент должен быть включен в исследование PAN.Критерии предназначены для дифференциации PAN от других форм васкулита. Не у всех пациентов есть все критерии. Некоторые, на самом деле, могут иметь только 2 или 3 критерия, но их врачи по-прежнему спокойно классифицируют их болезнь как PAN. Комитет врачей ACR выбрал 10 признаков (критериев) заболевания как тех, которые лучше всего отличают PAN от других васкулитов. Чтобы быть классифицированным как пациент с PAN — для целей научных исследований — пациент должен иметь по крайней мере 3 из 10 критериев ACR.
Чтобы быть классифицированным как пациент с PAN — для целей научных исследований — пациент должен иметь по крайней мере 3 из 10 критериев ACR.
Критерии классификации Американского колледжа ревматологии 1990 г. для классификации узелкового полиартериита
- Потеря веса> 4 кг с начала болезни
- Livedo reticularis
- Боль или болезненность в яичках
- Миалгии, слабость или болезненность ног
- Мононевропатия или полинейропатия
- Развитие гипертонии
- Повышенный уровень азота мочевины или креатинина, не связанный с обезвоживанием или обструкцией
- Наличие поверхностного антигена или антител гепатита В в сыворотке
- Артериограмма, демонстрирующая аневризмы или окклюзии висцеральных артерий
- Биопсия малой или средней артерии, содержащей гранулоциты
Лечение и течение узелкового полиартериита
Лечение PAN значительно улучшилось за последние пару десятилетий.До появления эффективной терапии нелеченый ПАН обычно приводил к летальному исходу в течение нескольких недель или месяцев. Большинство смертей произошло в результате почечной недостаточности, сердечных или желудочно-кишечных осложнений. Однако в настоящее время доступно эффективное лечение ПАН. После постановки диагноза пациенты получают лечение высокими дозами кортикостероидов. Другие иммунодепрессанты также добавляются особенно больным пациентам. В большинстве случаев PAN сейчас, если диагностировать достаточно рано, болезнь можно контролировать, а зачастую и вылечить.
С точки зрения медицины, Дэвид Хеллманн, доктор медицины
Обсуждение узелкового полиартериита, написанное в медицинских терминах Дэвидом Хеллманном, доктором медицины (F.A.C.P.) для отдела ревматологии Программы самооценки медицинских знаний, опубликованное и защищенное авторским правом Американского колледжа врачей (издание 11, 1998 г.). Американский колледж врачей дал нам разрешение сделать эту информацию доступной для пациентов, обращающихся к нашему Веб-сайту.
Узелковый полиартериит — это артериит малого и среднего размера, поражающий несколько органов, особенно кожу, периферический нерв, кишечник, почки и сердце.Возраст начала колеблется от детства до позднего взросления, но в среднем составляет 40 лет. Узелковый полиартериит был связан с активным гепатитом B, гепатитом C или обоими; поэтому болезнь чаще встречается у потребителей инъекционных наркотиков.
Узелковый полиартериит, вероятно, вызван отложением иммунных комплексов. Доказательства включают наблюдение, что пациенты с узловым полиартериитом, связанным с гепатитом B или гепатитом C, имеют иммунные комплексы, состоящие из иммуноглобулина и вирусных антигенов, циркулирующих в крови и депонированных в воспаленных сосудах.Более того, противовирусная терапия может уменьшить васкулит у некоторых из этих пациентов.
Начало болезни постепенно в течение нескольких недель или месяцев, а начальные симптомы часто неспецифичны. Самые ранние признаки того, что у пациента васкулит, обычно исходят от кожи (где васкулит может проявляться в виде пальпируемой пурпуры, ретикулярного ливедо, гангрены пальцев или болезненных узелков) или периферической нервной системы (где происходит инфаркт одного смешанного двигательного и сенсорного нерва за другим. приводит к множественному мононевриту, что является одним из наиболее точных признаков того, что у пациента васкулит).Поражение почек в конечном итоге развивается у большинства пациентов и сопровождается гипертонией у половины пациентов, тогда как гранулематоз с полиангиитом
редко повышает артериальное давление. Узелковый полиартериит также обычно поражает кишечник (стенокардия брюшной полости, кровотечение, перфорация), сердце (миокардит, инфаркт миокарда) или глаза (склерит). Разрыв почечной или мезентериальной микроаневризмы может имитировать острый живот.
Для подтверждения диагноза требуется либо образец биопсии, показывающий артерии малого или среднего размера, либо брыжеечная артериография, показывающая микроаневризмы или чередующиеся области стеноза и дилатации.Биопсия симптоматического нерва или симптоматической мышцы чувствительна на 65%, тогда как биопсия бессимптомного участка чувствительна менее чем на 30%. Поскольку чувствительность брыжеечной ангиографии составляет 60%, ее следует проводить при отсутствии симптоматического участка для биопсии. Следует избегать биопсии почек, если только ангиография не исключает микроаневризмы, подверженные разрыву.
Без лечения почти все пораженные пациенты умирают в течение 2–5 лет. Лечение преднизоном (начиная с 1 мг / кг в день) и циклофосфамидом (2 мг / кг в день), по-видимому, произвело революцию в результатах лечения узелкового полиартериита, достигнув 70% 10-летней выживаемости, и установило эту комбинацию агентов в качестве стандартной терапии.Однако более новые исследования показывают, что преднизолон сам по себе может обеспечить такую же высокую выживаемость, как преднизон и циклофосфамид, хотя обострения у пациентов, принимавших циклофосфамид, были менее частыми. Другие исследования показывают, что традиционная терапия преднизоном и циклофосфамидом должна быть прекращена у пациентов с узловым полиартериитом, связанным с гепатитом В. Пациенты, получавшие традиционную комбинацию, реагируют, но почти все выжившие становятся хроническими носителями гепатита В и могут позже умереть от цирроза или варикозного расширения вен. кровотечение.Новый предложенный режим состоит из 2 недель преднизона для контроля васкулита, последующего плазмафереза для удаления иммунных комплексов и противовирусной терапии ламивудином для избавления пациента от инфекции гепатита В. Долгосрочная ценность противовирусной терапии узелкового полиартериита, связанного с гепатитом С, не установлена.
Узелковый полиартериит: история вопроса, патофизиология, этиология
Стэнтон М., Бхимджи С.С. Узелковый полиартериит. 2018 Янв.[Медлайн]. [Полный текст].
Озен С. Меняющийся облик узелкового полиартериита и некротического васкулита. Нат Ревматол . 2017 июн.13 (6): 381-386. [Медлайн].
Kussmaul A, Maier R. Ueber eine bisher nicht beschriebene eigenthümliche Arterienerkrankung (Узловой периартериит), die mit Morbus Brightii und quick fortschreitender allgemeiner Muskellähmung einhergeht. Dtsch Arch Klin Med . 1866. 1: 484-518.
Форбесс Л, Банных С.Узелковый полиартериит. Rheum Dis Clin North Am . 2015. 41 (1): 33-46, vii. [Медлайн].
Matteson EL. История ранних исследований узелкового полиартериита. Arthritis Care Res . 1999 12 августа (4): 294-302. [Медлайн].
Дэвсон Дж., Болл Дж., Платт Р. Почки при узелковом периартериите. Q J Med . 1948 г., 17 июля (67): 175-202. [Медлайн].
Камень JH. Узелковый полиартериит. JAMA . 2 октября 2002 г. 288 (13): 1632-9. [Медлайн].
Лайтфут Р.В. Младший, Мишель Б.А., Блох Д.А., Хундер Г.Г., Цвайфлер, штат Нью-Джерси, МакШейн Д. Критерии классификации узлового полиартериита, принятые в 1990 г. Американским колледжем ревматологии. Rheum артрита . 1990 августа 33 (8): 1088-93. [Медлайн].
Jennette JC, Falk RJ, Andrassy K. Номенклатура системных васкулитов. Предложение о международной консенсусной конференции. Rheum артрита .1994 г., 37 (2): 187-92. [Медлайн].
Colmegna I, Мальдонадо-Кокко, JA. Повторный узелковый полиартериит. Curr Rheumatol Rep . 2005 7 августа (4): 288-96. [Медлайн].
Trepo C, Guillevin L. Узелковый полиартериит и внепеченочные проявления инфекции HBV: аргументы против аутоиммунного вмешательства в патогенез. J Аутоиммунный . 2001 Май. 16 (3): 269-74. [Медлайн].
Mahr A, Guillevin L, Poissonnet M, Aymé S.Распространенность узелкового полиартериита, микроскопического полиангиита, гранулематоза Вегенера и синдрома Шерга-Штрауса среди французского городского многоэтнического населения в 2000 г .: оценка «отлова-отлов». Rheum артрита . 2004 15 февраля. 51 (1): 92-9. [Медлайн].
Guillevin L, Lhote F, Cohen P, Sauvaget F, Jarrousse B, Lortholary O, et al. Узелковый полиартериит, связанный с вирусом гепатита В. Проспективное исследование с длительным наблюдением за 41 пациентом. Медицина (Балтимор) .1995 Сентябрь 74 (5): 238-53. [Медлайн].
Чжоу К., Ян Д., Омбрелло А.К., Завьялов А.В., Торо С.и др. Ранний инсульт и васкулопатия, связанные с мутациями в ADA2. N Engl J Med . 2014 6 марта. 370 (10): 911-20. [Медлайн].
Навон Элкан П., Пирс С.Б., Сегель Р., Уолш Т., Бараш Дж. И др. Мутантная аденозиндезаминаза 2 при васкулопатии узелкового полиартериита. N Engl J Med . 2014 6 марта. 370 (10): 921-31. [Медлайн].[Полный текст].
Gonzalez Santiago TM, Zavialov A, Saarela J, Seppanen M, Reed AM, Abraham RS и др. Дерматологические особенности дефицита ADA2 при кожном узелковом полиартериите. JAMA Dermatol . 2015 г. 1. 151 (11): 1230-4. [Медлайн].
Caorsi R, Penco F, Grossi A, Insalaco A, Omenetti A и др. Дефицит ADA2 (DADA2) как нераспознанная причина раннего развития узелкового полиартериита и инсульта: многоцентровое национальное исследование. Энн Рум Дис . 2017 18 мая. [Medline].
Soufir N, Descamps V, Crickx B. Инфекция вируса гепатита C при кожном узелковом полиартериите: ретроспективное исследование 16 случаев. Arch Dermatol . 1999 августа 135 (8): 1001-2. [Медлайн].
Саадун Д., Терьер Б, Семун О, Сене Д., Мезоноб Т, Мюссет Л. и др. Узелковый полиартериит, ассоциированный с вирусом гепатита С. Центр лечения артрита (Хобокен) . 27 октября 2010 г. [Medline].
Hughes LB, Bridges SL Jr. Узелковый полиартериит и микроскопический полиангиит: этиологические и диагностические соображения. Curr Rheumatol Rep . 2002 Февраль 4 (1): 75-82. [Медлайн].
Somer T, Finegold SM. Васкулиты, связанные с инфекциями, иммунизацией и противомикробными препаратами. Clin Infect Dis . 1995 г., 20 (4): 1010-36. [Медлайн].
Патель Н, Патель Н, Хан Т, Патель Н, Эспиноза Л. Р..ВИЧ-инфекция и клинический спектр ассоциированных васкулитов. Curr Rheumatol Rep . 2011 Декабрь 13 (6): 506-12. [Медлайн].
Иманиши Х., Цурута Д., Осимо Т., Сова Дж., Мидзуно Н., Накагава К. и др. Кожный узелковый полиартериит, вызванный Mycobacterium tuberculosis. Дж Дерматол . 2012 августа 39 (8): 738-9. [Медлайн].
Watts RA, Mooney J, Lane SE, Scott DG. Ревматоидный васкулит: вымирает ?. Ревматология (Оксфорд) .2004 Июль 43 (7): 920-3. [Медлайн].
Накано Х, Оока С., Сибата Т, Огава Х, Ито Х, Такакува Й и др. Кожный узелковый полиартериит, связанный с HLA-B39-положительным недифференцированным спондилоартритом у японского пациента. Mod Rheumatol . 2012 Сентябрь 22 (5): 783-6. [Медлайн].
Pagnini I, Simonini G, Lippi F, Azzari C, Cimaz R. Кожный узелковый полиартериит и общий вариабельный иммунодефицит: связь, о которой ранее не сообщалось. Clin Exp Rheumatol . 2012 янв-фев. 30 (1 приложение 70): S169. [Медлайн].
Улего-Эрроз I, Готро-Миная С., Мартинес-Саенс де Хубера Дж., Наранхо-Вивас Д., Фернендес-Эрнандес С., Муньис-Фонтан М. Сосуществование узлового полиартериита и псориатического артрита у несостоявшегося ребенка nodosa и псориатический артрит. Eur J Pediatr . 2011 Сентябрь 170 (9): 1213-5. [Медлайн].
Хаслер П., Кистлер Х., Гербер Х.Васкулиты при волосисто-клеточном лейкозе. Семенной ревматоидный артрит . 1995 25 октября (2): 134-42. [Медлайн].
Ambrosio MR, Rocca BJ, Ginori A, Onorati M, Fabbri A, Carmellini M, et al. Инфаркт почек, вызванный узловым полиартериитом, у пациента с ангиоиммунобластной Т-клеточной лимфомой: описание случая и краткий обзор литературы. Диагностика . 2012 8 мая. 7:50. [Медлайн]. [Полный текст].
МакМахон Б.Дж., Хейворд В.Л., Темплин Д.В., Клемент Д., Ланье А.П.Узелковый полиартериит, ассоциированный с гепатитом B, у эскимосов Аляски: клинические и эпидемиологические особенности и долгосрочное наблюдение. Гепатология . 1989, 9 января (1): 97-101. [Медлайн].
Selga D, Mohammad A, Sturfelt G, Segelmark M. Узелковый полиартериит при применении номенклатуры Chapel Hill — описательное исследование с участием десяти пациентов. Ревматология (Оксфорд) . 2006 Октябрь, 45 (10): 1276-81. [Медлайн].
Левин С.М., Хеллманн ДБ, Стоун Дж.Поражение желудочно-кишечного тракта при узелковом полиартериите (1986-2000): клинические проявления и исходы у 24 пациентов. Am J Med . 2002 г., 1. 112 (5): 386-91. [Медлайн].
Като А., Хамада Т., Мияке Т., Моризане С., Хираи Ю., Ямасаки О. и др. Клинические и лабораторные маркеры, связанные с рецидивом кожного узелкового полиартериита. JAMA Dermatol . 1 августа 2018 г. 154 (8): 922-926. [Медлайн].
Falcini F, La Torre F, Vittadello F, Rigante D, Martini G, Corona F и др.Клинический обзор и исходы в группе детей с узловым полиартериитом. Clin Exp Rheumatol . 2014 май-июнь. 32 (3 доп. 82): S134-7. [Медлайн].
Eleftheriou D, Dillon MJ, Tullus K, Marks SD, Pilkington CA, Roebuck DJ, et al. Системный узелковый полиартериит у молодых: опыт работы в одном центре более тридцати двух лет. Rheum артрита . 2013 Сентябрь 65 (9): 2476-85. [Медлайн].
Махмуд-Рао Х., Дин Т., Ганди Н.Гангренозные инфаркты пальцев в тяжелом случае узлового кожного полиартериита. BMJ Case Rep . 2017 г. 29 июня 2017 г .: [Medline].
Агарвал А., Бансал М., Пандей Р., Сваминатан С. Двустороннее субкапсулярное и околопочечное кровоизлияние как начальное проявление узелкового полиартериита. Медицинский работник . 2012. 51 (9): 1073-6. [Медлайн].
Баттула Н., Цапралис Д., Морган М., Мирза Д. Спонтанное кровоизлияние в печень и гемобилия как начальное проявление недиагностированного узелкового полиартериита. Ann R Coll Surg Engl . 2012 май. 94 (4): e163-5. [Медлайн].
Родитель Б.А., Чо С.В., Бак Д.Г., Налесник М.А., Гамблин ТЦ. Самопроизвольный разрыв аневризмы печеночной артерии на фоне узелкового полиартериита. Am Surg . 2010 декабрь 76 (12): 1416-9. [Медлайн].
Yuce M, Davutoglu V, Sari I, Onat AM. Узелковый полиартериит с множественными коронарными аневризмами, проявляющимися как острый инфаркт миокарда. Am J Med Sci .2011 Май. 341 (5): 409. [Медлайн].
Pagnoux C, Le Guern V, Goffinet F, Diot E, Limal N, Pannier E, et al. Беременности при системных некротических васкулитах: отчет о 12 женщинах и их 20 беременностях. Ревматология (Оксфорд) . 2011 Май. 50 (5): 953-61. [Медлайн].
Коцигит И., Коюнку С., Мавили Э., Унал А., Токмак Т. Т., Силан Х. Необычная клиническая картина узелкового полиартериита: поражение подмышечной и плечевой артерий. Ren Fail . 2011. 33 (10): 1043-5. [Медлайн].
Guillevin L, Lhote F, Gayraud M, Cohen P, Jarrousse B, Lortholary O. Прогностические факторы при узелковом полиартериите и синдроме Чарджа-Стросса. Проспективное исследование с участием 342 пациентов. Медицина (Балтимор) . 1996, январь, 75 (1): 17-28. [Медлайн].
Гринштейн П., Максимилиано Л.С., Лукас Ю., Норберто Б. Узелковый полиартериит с некрозом гениталий. Urol Case Rep . 2020 ноябрь33: 101285. [Медлайн]. [Полный текст].
Fernandes SR, Coimbra IB, Costallat LT. Необычные признаки узелкового полиартериита: психоз и ангионевротический отек. Clin Rheumatol . 1998. 17 (4): 353-6. [Медлайн].
Ganeshanandan LR, Brusch AM, Dyke JM, McLean-Tooke APC. Узелковый полиартериит, изолированный в мышцах — серия случаев с обзором литературы. Семенной ревматоидный артрит . 2020 июн. 50 (3): 503-508. [Медлайн].
Гриффин JW.Васкулитные невропатии. Rheum Dis Clin North Am . 2001, 27 ноября (4): 751-60, vi. [Медлайн].
Розенберг М.Р., Паршли М., Гибсон С., Верник Р. Узелковый полиартериит центральной нервной системы. Вест Дж. Мед . 1990 ноябрь 153 (5): 553-6. [Медлайн]. [Полный текст].
Haroon M, Bermingham N, Keohane C, Harney S. Узелковый полиартериит с клиническими и рентгенологическими признаками, указывающими на полимиозит. Ревматол Инт .2012 Апрель, 32 (4): 1079-81. [Медлайн].
Ян С.Н., Чо Н.С., Чой Х.С., Цой С.Дж., Юн Э.С., Ким Д.Х. Мышечный узелковый полиартериит. J Clin Rheumatol . 2012 18 августа (5): 249-52. [Медлайн].
Filippone EJ, Foy A, Galanis T, Pokuah M, Newman E, Lallas CD. Сегментарный артериальный медиолиз: отчет о 2 случаях и обзор литературы. Am J Kidney Dis . 2011 декабрь 58 (6): 981-7. [Медлайн].
Kermani TA, Ham EK, Camilleri MJ, Warrington KJ.Узловатый полиартериит васкулит в связи с применением миноциклина: серия одноцентровых случаев. Семенной ревматоидный артрит . 2012 Октябрь 42 (2): 213-21. [Медлайн].
Безье М., Персо Г., Региаи З., Реми-Леру В., Чен Т., Дурлах А. [Некротические язвы на ногах, вызванные антагонистами витамина К: пять случаев]. Энн Дерматол Венереол . 2011 Октябрь 138 (10): 657-63. [Медлайн].
Хигучи Т., Сугимото Н., Хаяма М., Танака Е. Полезность 3D-КТ-ангиографии при узелковом полиартериите. Медицинский работник . 2012. 51 (11): 1449-50. [Медлайн].
Озчакар З. Б., Фитез С., Йылдыз А. Е., Ялчинка Ф. Узелковый полиартериит в детском возрасте: диагностика с помощью неинвазивных методов визуализации. Clin Rheumatol . 2017 г., 36 (1): 165-171. [Медлайн].
Эрвье Б., Дюран С, Массо А, Понге Т, Хамиду М., Муссини Дж. М.. Использование биопсии мышц для диагностики системных васкулитов. Дж Ревматол . 2011 Март 38 (3): 470-4.[Медлайн].
Ricotti C, Kowalczyk JP, Ghersi M, Nousari CH. Диагностическая ценность гистопатологических методов отбора проб при кожных язвах, связанных с ПАН. Arch Dermatol . 2007 Октябрь 143 (10): 1334-6. [Медлайн].
Гейта Т.А., Хайри Н.А., Насраллах М.М., Хусейн Х. Субклиническое поражение почек при эссенциальном криоглобулинемическом васкулите и классическом узелковом полиартериите. Костный сустав . 2012 май. 79 (3): 274-80. [Медлайн].
Демиркая Е., Озен С., Писторио А., Галассо Р., Равелли А., Хасия Р. Показатели активности Бирмингемского васкулита и индекс степени заболеваемости васкулитами у детей. Clin Exp Rheumatol . 2012 янв-фев. 30 (1 приложение 70): S162-8. [Медлайн].
Campanilho-Marques R, Ramos F, Canhão H, Fonseca JE. Ремиссия, вызванная инфликсимабом при узелковом полиартериите у детей, резистентных к традиционной иммуносупрессии и ритуксимабу Костный сустав . 2014 май. 81 (3): 277-8. [Медлайн].
Мацуо С., Хаяси К., Моримото Е., Като А., Сада К. Е., Ватанабе Н. и др. Успешное лечение рефрактерного узелкового полиартериита с помощью инфликсимаба. Медицинский работник . 2017. 56 (11): 1435-1438. [Медлайн]. [Полный текст].
Иноуэ Н., Симидзу М., Мизута М., Икава Ю., Ячи А. Рефрактерный узелковый кожный полиартериит: успешное лечение этанерцептом. Педиатр Инт .2017 июн.59 (6): 751-752. [Медлайн].
Акияма М., Канеко Ю., Такеучи Т. Тоцилизумаб для лечения узелкового полиартериита: систематический обзор литературы. Энн Рум Дис . 2020 9 сентября. [Medline].
Krusche M, Ruffer N, Kötter I. Лечение тоцилизумабом при рефрактерном узелковом полиартериите: описание случая и обзор литературы. Ревматол Инт . 2019 Февраль 39 (2): 337-344. [Медлайн].
Krusche M, Ruffer N, Schneider U, Meyer M, Burmester G, Kötter I.Лечение тоцилизумабом узелкового полиартериита. Ревматология (Оксфорд) . 2020 г. 1. 59 (10): e63-e65. [Медлайн].
Seri Y, Shoda H, Hanata N, Nagafuchi Y, Sumitomo S, Fujio K и др. Случай рефрактерного узелкового полиартериита успешно вылечен ритуксимабом. Mod Rheumatol . 2015 12 марта. 1-3. [Медлайн].
de Luna G, et al; Французская группа по изучению васкулита (FVSG). Плазмаферез для лечения тяжелых системных некротических васкулитов в повседневной клинической практике: данные Французской исследовательской группы по васкулиту. J Аутоиммунный . 2015 Декабрь 65: 49-55. [Медлайн].
Фронерт ПП, Шепс СГ. Долгосрочное катамнестическое исследование узелкового периартериита. Am J Med . 1967 июл.43 (1): 8-14. [Медлайн].
Gayraud M, Guillevin L, le Toumelin P, Cohen P, Lhote F, Casassus P. Долгосрочное наблюдение за узловым полиартериитом, микроскопическим полиангиитом и синдромом Чарджа-Стросса: анализ четырех проспективных исследований с участием 278 пациентов. Rheum артрита .2001 марта, 44 (3): 666-75. [Медлайн].
Guillevin L, Mahr A, Cohen P, Larroche C., Queyrel V, Loustaud-Ratti V, et al. Краткосрочные кортикостероиды, затем ламивудин и плазмаферез для лечения узелкового полиартериита, связанного с вирусом гепатита B. Rheum артрита . 2004 15 июня. 51 (3): 482-7. [Медлайн].
Guillevin L, Lhote F, Leon A, Fauvelle F, Vivitski L, Trepo C. Лечение узелкового полиартериита, связанного с вирусом гепатита B, с помощью краткосрочной стероидной терапии, связанной с противовирусными средствами и обменом плазмы.Проспективное исследование с участием 33 пациентов. Дж Ревматол . 1993 20 февраля (2): 289-98. [Медлайн].
Guillevin L, Lhote F, Sauvaget F, Deblois P, Rossi F, Levallois D. Лечение узелкового полиартериита, связанного с вирусом гепатита B, с помощью интерферона-альфа и плазмафереза. Энн Рум Дис . 1994 Май. 53 (5): 334-7. [Медлайн].
Erhardt A, Sagir A, Guillevin L, Neuen-Jacob E, Häussinger D. Успешное лечение узелкового полиартериита, связанного с вирусом гепатита B, с помощью комбинации преднизолона, альфа-интерферона и ламивудина. Дж Гепатол . 2000 Октябрь, 33 (4): 677-83. [Медлайн].
Wicki J, Olivieri J, Pizzolato G, Sarasin F, Guillevin L, Dayer JM. Успешное лечение узелкового полиартериита, связанного с вирусом гепатита B, комбинацией ламивудина и интерферона альфа. Ревматология (Оксфорд) . 1999 Февраль 38 (2): 183-5. [Медлайн].
Моллой П.Дж., Фридлендер Л., Ван Тиль DH. Комбинированное лечение инфекции HBV интерфероном, фамцикловиром и GM-CSF у человека с узловым периартериитом. Гепатогастроэнтерология . 1999 июль-авг. 46 (28): 2529-31. [Медлайн].
де Ментон М., Мар А. Лечение узелкового полиартериита: современное состояние дел. Clin Exp Rheumatol . 2011 янв-фев. 29 (1 приложение 64): S110-6. [Медлайн].
Фернанда Ф., Серена С., Джустина Р., Антонелла Б., Алессандра Д., Алессио М. Лечение микофенолата мофетила у двух детей с тяжелым узловым полиартериитом, резистентным к иммунодепрессантам. Ревматол Инт . 2012 июл.32 (7): 2215-9. [Медлайн].
Берлит П. Диагностика и лечение церебральных васкулитов. Ther Adv Neurol Disord . 2010 января 3 (1): 29-42. [Медлайн]. [Полный текст].
Каваками Т., Сома Ю. Использование мизорибина у двух пациентов с резистентным кожным узелковым полиартериитом. J Am Acad Dermatol . 2011 июн. 64 (6): 1213-4. [Медлайн].
Клюгер Н, Гийо Б., Бессис Д.Нодозный язвенный кожный полиартериит лечится микофенолятмофетилом и пентоксифиллином. J Dermatolog Treat . 2011 июн. 22 (3): 175-7. [Медлайн].
Поражение глаз при ревматоидном артрите
Авторы: Тайлер М. Шварц, SCB, Роберт Т. Кинан, доктор медицины, магистр здравоохранения, и Мелисса Б. Далувой, доктор медицины
Под редакцией Шарон Фекрат, доктор медицины, и Ингрид У. Скотт, доктор медицины, магистр здравоохранения
Скачать PDF
Ревматоидный артрит (РА) — это аутоиммунное заболевание, которое обычно проявляется симметричным воспалительным полиартритом, ригидностью суставов, лихорадкой, потерей веса и недомоганием.Также могут быть околосуставные костные эрозии, деформации суставов и узелки с классическим сохранением дистальных межфаланговых суставов. Чаще поражаются женщины, и существует связь с человеческим лейкоцитарным антигеном (HLA) -DR4 и повышенным содержанием цитокина Th27. РА имеет разнообразные внесуставные проявления, в том числе в сердечной, легочной, нервной, почечной, скелетной, кровеносной и глазной системах.
Диагностика
Диагноз РА основан на совместном участии, продолжительности симптомов и исследованиях сыворотки, включая ревматоидный фактор и антициклический цитруллинированный белок (наиболее специфический маркер).Оценка может также включать рентгенограммы суставов и общий анализ крови с дифференцированием уровня С-реактивного белка и скорости оседания эритроцитов. Уровень мочевой кислоты, а также тесты функции печени и почек могут помочь исключить другие этиологии или определить дозировку лекарств.
Патофизиология
Как и суставы, склера и роговица содержат протеогликаны и коллаген. Это гистологическое сходство, вероятно, объясняет многие глазные проявления РА. Глазные состояния, связанные с РА, имеют патологические особенности, общие с васкулитом, которые могут включать окклюзию сосудов, инфильтрацию и фибриноидный некроз.Действующие процессы включают отложение иммунных комплексов, секрецию коллагеназ (например, матриксных металлопротеиназ) макрофагами и нейтрофилами, выработку цитокинов, активацию комплемента и образование аутоантител. 1
Синдром сухого глаза
Синдром сухого глаза, также известный как сухой кератоконъюнктивит, является наиболее частым глазным проявлением РА. Это может произойти в результате дисфункции бокаловидных клеток, мейбомиевой железы, слезной железы, добавочной слезной железы.
Характеристики. Симптомы синдрома сухого глаза включают ощущение инородного тела, жжение, снижение остроты зрения, светобоязнь и зуд.
Диагностические признаки включают менее 5 мм разрастания слезы по тесту Ширмера, время разрыва слезы 5 секунд или меньше, уменьшение слезного озера и окрашивание флуоресцеином, бенгальской розой или лиссаминовым зеленым. 1 До 25% пациентов с РА соответствуют критериям вторичного синдрома Шегрена, который реже ассоциируется с ксеростомией, чем первичный синдром Шегрена.Примечательно, что разные гены HLA связаны с первичным синдромом Шегрена и вторичным синдромом Шегрена по отношению к РА. 2 Кроме того, распространенность положительных анти-Ro-антител и анти-La-антител низкая у пациентов с РА: в одном исследовании было установлено, что оно составляет 12,2% и 11,3% соответственно. 3
Прочие соображения. Нормальная слезная пленка обладает антимикробными свойствами и содержит иммуномодулирующие факторы, такие как ингибиторы коллагеназы (например, макроглобулин альфа-2).Пациенты с синдромом сухого глаза лишены этих защитных механизмов и имеют повышенный уровень протеолитических ферментов, таких как активатор плазминогена, в слезной пленке. 4 Следовательно, синдром сухого глаза может привести к поверхностному точечному кератиту, нитевидному кератиту, язве роговицы и, в конечном итоге, к ее расплавлению. 1 Соответственно, РА является относительным противопоказанием к рефракционной хирургии, особенно LASIK, из-за его способности усугублять синдром сухого глаза. 4 (См. Также «Хирургические аспекты глазного заболевания RA.”)
Лечение. Терапевтические методы включают смазывающие капли и мази, циклоспорин для местного применения и пилокарпин для перорального применения. Недавнее одобрение препарата lifitegrast добавило новый препарат в наш арсенал средств местного лечения. Клинические процедуры включают окклюзию слезных точек, использование амниотической мембраны и тарсорафию.
Эписклерит
Эписклерит — это воспаление эписклеры, расположенной непосредственно под теноновой капсулой. Хотя заболевание обычно идиопатическое, оно также может быть связано с РА и другими системными заболеваниями.В 40% случаев он двусторонний и проявляется светло-розовыми глазами и легкой болью. Это может происходить секторно в радиальном распределении; по диффузному узору; и, реже, в узловатой форме. В отличие от склерита, покраснение глаз снимается с помощью местного фенилэфрина.
Лечение. Эписклерит обычно проходит самостоятельно. Для облегчения симптомов можно использовать местные кортикостероиды или пероральные нестероидные противовоспалительные препараты (НПВП).
Склерит
РА является наиболее частой причиной склерита, воспаления склеры, характеризующегося расширением сосудов поверхностных и глубоких эписклеральных сосудов.Иногда склерит может проявляться до появления суставных симптомов у пациента с РА. Это также может быть проявлением системного васкулита. Склерит возникает с обеих сторон в 40-50% случаев и классифицируется как передний или задний в зависимости от его положения относительно зубчатой щели.
Виды склерита. Передний склерит может быть узловым, диффузным или некротическим. Обычно это проявляется сильной болью, усиливающейся движением глаз, нечеткостью зрения, светобоязнью и слезотечением (рис.1).
Scleromalacia perforans описывает передний некротический склерит без воспаления (рис. 2). Это состояние часто протекает без боли, несмотря на его способность приводить к потере зрения, астигматизму и перфорации глазного яблока.
Задний склерит характеризуется знаком «Т» на В-сканировании. Этот классический признак вызван гипорефлексией как зрительного нерва, так и жидкости под теноновой капсулой.
ПЕРЕДНИЙ СКЛЕРИТ. Фотография с помощью щелевой лампы показывает расширение эписклеральных сосудов у пациента с РА. |
Прочие соображения. Наличие склерита у пациентов с РА связано с повышенной смертностью. 1 Задний склерит может вызывать серозную отслойку сетчатки или хориоретинальные складки. Другие осложнения, связанные со склеритом, включают увеит, катаракту, глаукому, повреждение заднего сегмента и периферический язвенный кератит.
Лечение. Лекарства для местного применения обычно неэффективны при лечении склерита. Терапия должна быть сосредоточена на лечении основного РА с использованием подхода мультидисциплинарной команды с участием лечащего врача пациента и ревматолога. Пероральные НПВП наиболее эффективны в легких случаях и при узловом переднем склерите.
При более тяжелом течении болезни лечение выбора — пероральные кортикостероиды (1 мг / кг / день эквивалентов преднизона) с дополнительным болюсным введением метилпреднизолона 1 г в день в течение 3 дней.
В зависимости от реакции и тяжести склерита на момент обращения к ним дополнительные системные препараты включают метотрексат, азатиоприн, микофенолятмофетил, циклоспорин и биологические агенты, такие как инфликсимаб, адалимумаб, ритуксимаб и анакинра. Иммунологические агенты, чаще всего внутривенный или пероральный циклофосфамид, могут быть добавлены при некротических заболеваниях и в рефрактерных случаях. 1
При некротическом склерите исследование и обработка раны с помощью тектонического пластыря могут потребоваться для серьезного истончения или перфорации. 4
SCLEROMALACIA PERFORANS. Фотография левого глаза с помощью щелевой лампы показывает сильное надвисочное истончение склеры с видимым выпуклостью сосудистой оболочки кпереди, но с минимальным воспалением. |
Периферический язвенный кератит
Периферический язвенный кератит (PUK) — это тип расплавления роговицы, который возникает, когда иммунные комплексы проникают в сосудистые дуги в 0.5-миллиметровая периферия роговицы. РА является наиболее частой этиологией, составляя 34% случаев; однако это также может быть вызвано другими аутоиммунными, инфекционными, неврологическими и дерматологическими состояниями. 5 При тяжелом РА, PUK обычно сопровождается другими глазными проявлениями и может возникать вторично по отношению к склериту, особенно некротизирующему склериту. 1,5
Характеристики. PUK проявляется истончением стромы и вторичным вышележащим эпителиальным дефектом и характеризуется неоваскуляризацией периферии роговицы и юксталимбальными язвами в форме полумесяца (рис.3). 5 60% случаев бывает односторонним. 1 Может проявляться болью, светобоязнью, слезотечением и снижением остроты зрения из-за астигматизма или помутнения роговицы.
Дифференциальный диагноз включает язву Мурена, краевую дегенерацию Терриена, герпетический кератит, язву роговицы, вторичную по отношению к сухому глазу, фликтенулярные язвы и краевой кератит. Перфорация роговицы — опасное осложнение.
PUK. Язвы в форме полумесяца расположены напротив лимба. |
Прочие соображения. Как и некротический склерит, PUK ассоциируется с повышенной смертностью у пациентов с РА и может быть признаком надвигающегося системного васкулита. 1
Лечение. Стратегия лечения должна отдавать приоритет лечению основного РА. Системные кортикостероиды с иммунологическими агентами или без них являются основой лечения.Эти агенты могут включать пероральный микофенолят мофетил, метотрексат, азатиоприн, лефлуномид, инфликсимаб, адалимумаб или ритуксимаб. Циклоспорин перорально можно использовать, если нет основного системного васкулита. Циклофосфамид перорально можно использовать в случаях, когда лечение не поддается лечению, тогда как этанерцепт менее эффективен.
Опора для глаз. Дополнительные меры, помогающие защитить роговицу, включают местное применение медроксипрогестерона и ацетилцистеина, которые действуют как ингибиторы коллагеназы, и пероральный тетрациклин, который ингибирует матриксную металлопротеиназу. 5
Лечение сопутствующего синдрома сухого глаза может укрепить слезную пленку, чтобы сохранить целостность роговицы и предотвратить кератолиз. Однако местные стероиды могут увеличить риск перфорации, и их следует избегать. 2 Клеи для тканей, такие как цианоакрилатный клей; амниотическая оболочка; перевязочные контактные линзы; тектоническая, пластинчатая или проникающая кератопластика может использоваться для предотвращения и лечения перфорации.
Хотя это вызывает споры, перилимбальная резекция конъюнктивы может удалить иммунные комплексы в их точках входа в роговицу. 5
Хирургические рекомендации при РА глазной болезниХирургическая травма может вызвать инфильтрацию макрофагов и нейтрофилов, что приведет к прогрессирующему иммунологическому ответу и отложению иммунных комплексов. Когда эти иммунные комплексы откладываются в роговице, они вызывают кератолитический ответ. Во время начального воспалительного процесса фибробласты рекрутируются и активируются, производя компонент комплемента С1 и способствуя активации классического каскада комплемента.Сама хирургическая травма может поставить под угрозу иммунные привилегии глаза и вызвать иммунные реакции из-за молекулярной мимикрии. Кроме того, риск послеоперационного стерильного расплавления роговицы выше при РА и сопутствующем синдроме сухого глаза, поэтому лечение РА и поверхностного заболевания следует оптимизировать до любой офтальмологической хирургии. Периоперационный пероральный прием преднизона следует рассматривать у пациентов с РА. Если некротический склерит возникает после офтальмологической хирургии без известного предшествующего РА или других системных коллагеновых сосудистых заболеваний, следует заподозрить эти образования. 1 ___________________________ 1 Perez VL et al. Семин офтальмол. 2002; 17 (3-4): 124-130. |
Ключевые точки
Глазные проявления РА включают синдром сухого глаза, эписклерит, склерит и PUK. Наиболее опасные для зрения последствия включают перфорацию роговицы или разрыв глазного яблока в результате склерита, особенно перфорационной склеромаляции. Многопрофильное лечение важно, особенно при наличии склерита и периферического язвенного кератита, которые связаны с повышенной смертностью у пациентов с РА. 1
Предупреждения ПлакениляГидроксихлорохин (Плаквенил), препарат, используемый для лечения РА или других аутоиммунных заболеваний, связан с редкой, но необратимой ретинопатией. Риск токсичности зависит от дозы и продолжительности приема. Если у вас есть пациенты, принимающие этот препарат, обязательно ознакомьтесь с обновленным клиническим заявлением Академии о рекомендациях по скринингу для предотвращения потери зрения. |
___________________________
1 Artifoni M et al. Nat Rev Rheumatol. 2014; 10 (2): 108-116.
2 Antero DC et al. Rev Assoc Med Bras. 2011; 57 (3): 319-322.
3 Schneeberger E et al. Clin Rheumatol. 2008; 27 (4): 517-519.
4 Perez VL et al. Семин офтальмол. 2002; 17 (3-4): 124-130.
5 Yagci A. Clin Ophthalmol. 2012; 6: 747-754.
___________________________
Г-жа Шварц — студентка медицинского факультета Университета Брауна. Доктор Кинан — адъюнкт-профессор медицины, а Доктор Далувой — доцент офтальмологии; оба находятся в Медицинской школе Университета Дьюка. Раскрытие соответствующей финансовой информации: Нет.
.


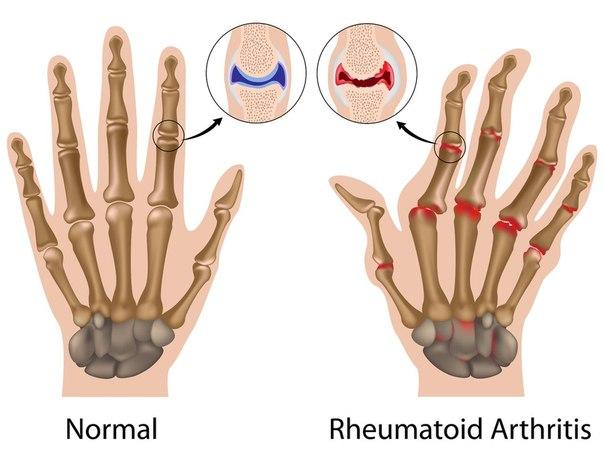
 Для отслеживания состояния легких и сердца делается рентгенография органов грудной клетки, по особым показаниям – компьютерная томография легких. МРТ или УЗИ — особенно если заболевание находится на начальном этапе, когда внешняя деформация суставов не так заметна, и важно отследить незначительные изменения.
Для отслеживания состояния легких и сердца делается рентгенография органов грудной клетки, по особым показаниям – компьютерная томография легких. МРТ или УЗИ — особенно если заболевание находится на начальном этапе, когда внешняя деформация суставов не так заметна, и важно отследить незначительные изменения.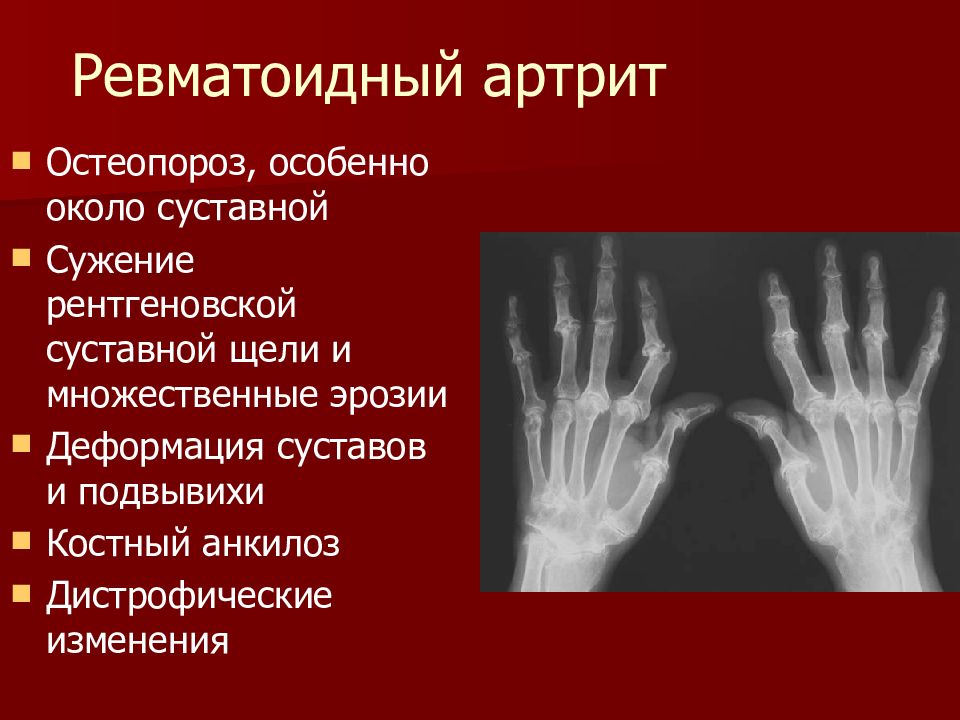

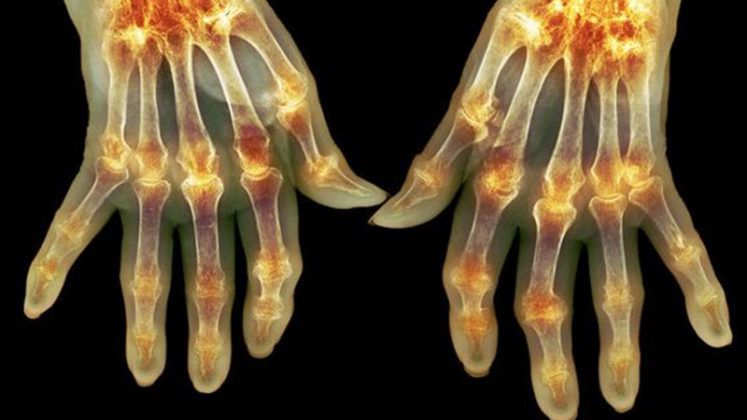 Если это состояние не лечить, оно может привести к катаракте, глаукоме и даже слепоте.
Если это состояние не лечить, оно может привести к катаракте, глаукоме и даже слепоте.