причины, симптомы, диагностика и лечение
Пневмомедиастинум – присутствие в мягких тканях средостения воздуха или газа, поступающего из трахеи, бронхов, лёгких, брюшной полости, пищевода при их повреждении. Сопровождается загрудинными болями, одышкой, подкожной эмфиземой шеи, лица, груди. Значительное количество воздуха в средостении приводит к нарушению сердечной деятельности. Диагноз выставляется на основании осмотра, данных рентгенологического исследования или КТ органов грудной полости. Малый пневмомедиастинум купируется самостоятельно, большой или нарастающий объём воздуха удаляется хирургическим путём.
Общие сведения
Пневмомедиастинум (эмфизема средостения, медиастинальная эмфизема) возникает при поступлении воздуха из респираторного тракта, пищевода и некоторых других органов в клетчатку средостения. У 2-3 из 1000 новорождённых детей диагностируют медиастинальную эмфизему, являющуюся осложнением родовой травмы или пороков развития дыхательной системы. У взрослых спонтанный пневмомедиастинум встречается чаще, чем у детей. Страдают преимущественно молодые лица в возрасте до 30 лет. Среди заболевших 76% составляют мужчины, 24% — женщины. Малый пневмомедиастинум часто остается нераспознанным из-за слабо выраженных клинических проявлений.
У взрослых спонтанный пневмомедиастинум встречается чаще, чем у детей. Страдают преимущественно молодые лица в возрасте до 30 лет. Среди заболевших 76% составляют мужчины, 24% — женщины. Малый пневмомедиастинум часто остается нераспознанным из-за слабо выраженных клинических проявлений.
Пневмомедиастинум
Причины пневмомедиастинума
Эмфизема средостения легко возникает при нарушении целостности стенки полого органа или разрыве альвеол. Газ проникает в медиастинальное пространство из-за его тесного сообщения с лёгочной паренхимой, клетчаткой шеи, забрюшинного пространства. Кроме того, атмосферный воздух может поступать извне при повреждении грудной стенки. Все этиологические факторы можно объединить в две большие группы:
- Повреждения механического характера. Самыми частыми причинами скопления воздуха в клетчатке средостения являются травмы головы и шеи, респираторных органов, пищеварительного тракта. Пневмомедиастинум возникает при проникающих ранениях грудной полости и при травмировании лёгких отломками рёбер.
 Нередко к эмфиземе средостения приводит баротравма.
Нередко к эмфиземе средостения приводит баротравма. - Эндогенные факторы. Прободение полых органов, возникающее при дивертикулах, язвенных и онкологических процессах, может вызвать пневмомедиастинум. Другой частой причиной являются разрывы альвеол и воздушных булл при кашле, натуживании, рвоте, вдыхании лекарственных и наркотических средств.
Патогенез
Механизм развития медиастинальной эмфиземы находится в прямой зависимости от пути проникновения воздуха в мягкие ткани. При повреждении полого органа или грудной стенки воздух попадает непосредственно в средостение или перемещается туда по сообщающимся клетчаточным пространствам шеи, забрюшинной клетчатке, отверстиям в диафрагме. Спонтанный пневмомедиастинум развивается из-за повышения давления внутри альвеол, которое приводит к разрыву межальвеолярных перегородок и мелких бронхиол. Разница давления направляет воздух по перибронхиальному пространству к корню лёгкого, медиастинальным тканям и распространяет дальше.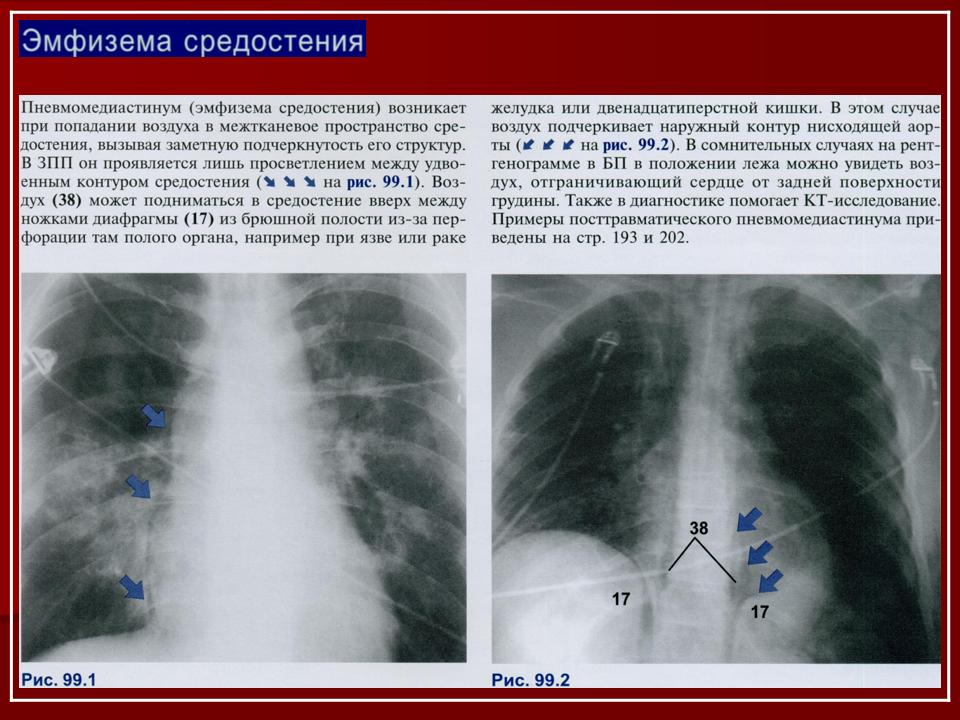 Возникает смещение и сдавление жизненно важных органов, подкожная эмфизема.
Возникает смещение и сдавление жизненно важных органов, подкожная эмфизема.
Классификация
Пневмомедиастинум условно подразделяется на малый, протекающий бессимптомно или с незначительными клиническими проявлениями, и большой, способствующий развитию острой сердечной недостаточности. В торакальной хирургии и травматологии эмфизему классифицируют с учетом этиологических факторов. Выделяют следующие виды пневмомедиастинума:
- Спонтанный. Возникает внезапно без видимых причин. Провоцирующими факторами иногда служат курение табака, марихуаны, вдыхание кокаина и других наркотических веществ. Может развиться при натуживании (во время акта дефекации, в родах), игре на духовых инструментах.
- Вторичный. Является осложнением травм и ряда заболеваний. Считается вторичным при установлении первопричины болезни. Подразделяется на:
- Травматический. Развивается при травмах органов грудной клетки, перфорации стенок дыхательных путей или пищевода инородным телом.
 Встречается при ранениях головы, шеи, разрывах полых органов брюшной полости и забрюшинного пространства.
Встречается при ранениях головы, шеи, разрывах полых органов брюшной полости и забрюшинного пространства. - Нетравматический. Провоцируется некоторыми состояниями (астматический статус, обострение хронической обструктивной болезни лёгких), осложняет течение интерстициальных болезней лёгких. Появляется при прободении язвы или раковой опухоли желудочно-кишечного тракта.
- Ятрогенный. Возникает в результате травмирования грудной стенки и респираторного тракта при лечебных и диагностических мероприятиях (трахеостомии, ИВЛ, биопсии лёгкого и других). Причинами ятрогенной эмфиземы средостения могут явиться бужирование пищевода и стоматологические манипуляции на нижней челюсти.
Как отдельная форма выделяется искусственный (диагностический) пневмомедиастинум. Для контрастирования органов средостения в медиастинальную клетчатку дозировано нагнетается кислород, углекислый газ, закись азота или атмосферный воздух.
Симптомы пневмомедиастинума
На интенсивность болевых ощущений при медиастинальной эмфиземе влияют объём воздуха, поступившего в средостение, характер первичного заболевания или травмы. Боль колющего или сжимающего характера локализуется за грудиной, иррадиирует в шею, плечевой пояс, изредка – в живот, поясницу. Пациенты часто не придают значения слабо выраженному болевому синдрому при малом спонтанном пневмомедиастинуме, и заболевание может стать случайной находкой при профилактическом осмотре.
Значительное скопление воздуха в медиастинальной клетчатке вызывает одышку. Специфическим признаком пневмомедиастинума является подкожная эмфизема. Шея, верхняя половина груди, лицо пациента приобретают одутловатость. Может нарушаться глотание. Голос становится сиплым или гнусавым. Иногда процесс распространяется на нижние отделы грудной клетки и живот.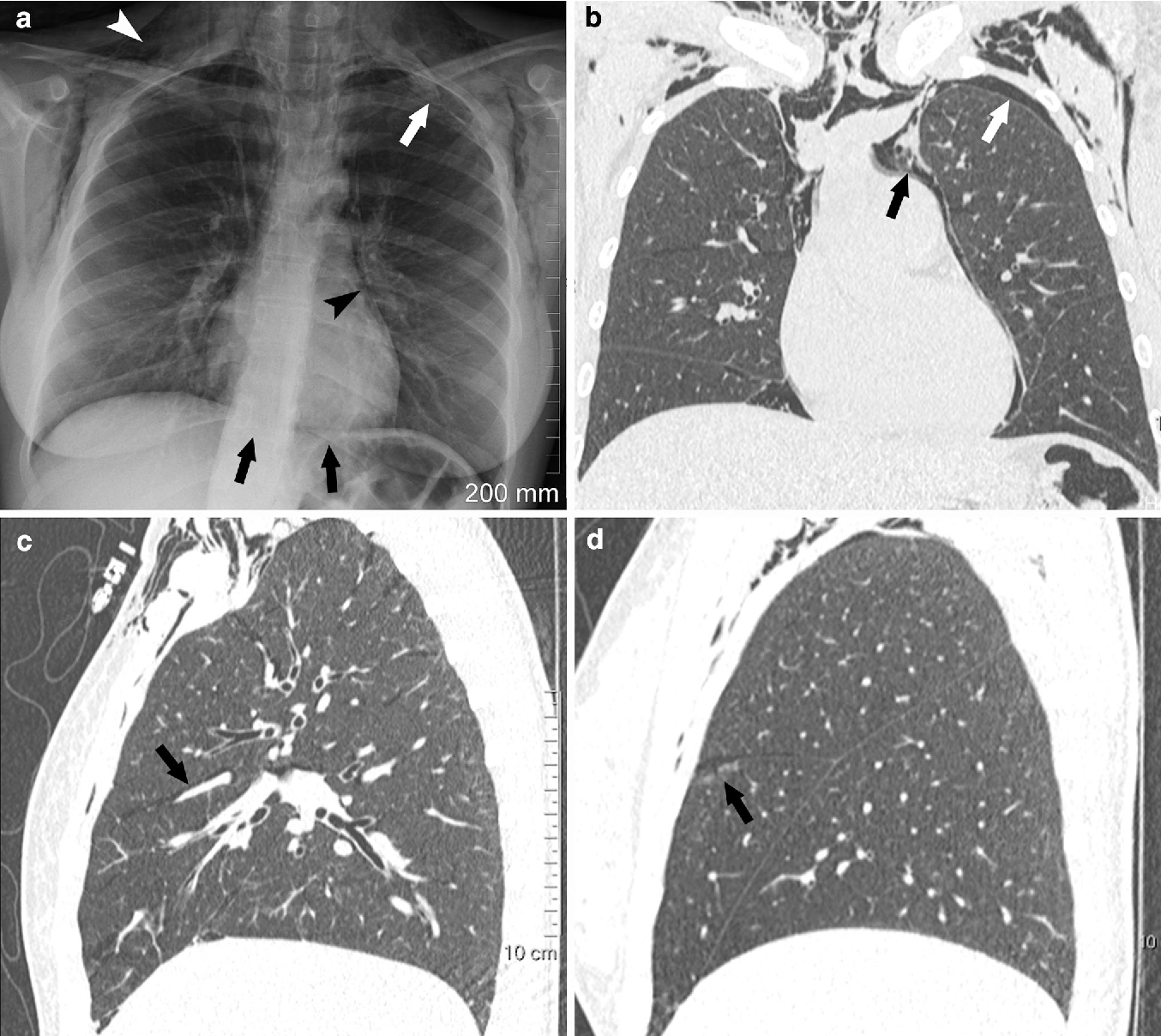 При нарастающем поступлении воздуха в медиастинальные ткани учащается дыхание и сердцебиение, понижается артериальное давление. Больной принимает вынужденное положение сидя, испытывает чувство страха.
При нарастающем поступлении воздуха в медиастинальные ткани учащается дыхание и сердцебиение, понижается артериальное давление. Больной принимает вынужденное положение сидя, испытывает чувство страха.
Осложнения
Напряжённый пневмомедиастинум, характеризующийся непрерывным, быстрым поступлением воздуха в средостение, значительно ухудшает состояние пациента. Он приводит к сдавлению магистральных вен, вызывает острую недостаточность кровообращения. Иногда развивается пневмоперикард с последующей тампонадой сердца. Без неотложного врачебного вмешательства может наступить смерть. Воздух нередко повреждает листки плевры и вызывает сопутствующий одно- или двусторонний пневмоторакс. Осложнения вторичного процесса зависят от основного заболевания. Так, при перфорациях желудка и кишечника пневмомедиастинум часто сочетается с медиастинитом.
Диагностика
Пациенты с подозрением на пневмомедиастинум обследуются торакальными хирургами или травматологами.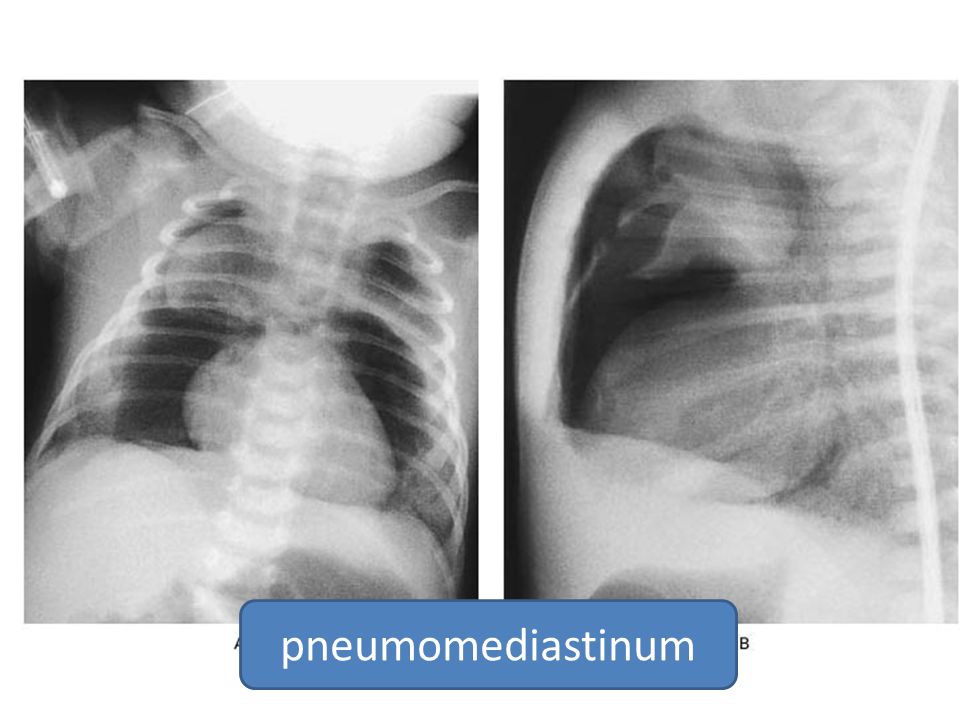 При опросе уточняется наличие респираторных и онкологических заболеваний, ушибов грудной клетки, травм и других факторов, способствующих появлению медиастинальной эмфиземы. Осмотр выявляет припухлость шеи, лица. При выраженной подкожной эмфиземе кожа приобретает синюшный оттенок, яремные вены выбухают. Для обнаружения газа в средостении используется:
При опросе уточняется наличие респираторных и онкологических заболеваний, ушибов грудной клетки, травм и других факторов, способствующих появлению медиастинальной эмфиземы. Осмотр выявляет припухлость шеи, лица. При выраженной подкожной эмфиземе кожа приобретает синюшный оттенок, яремные вены выбухают. Для обнаружения газа в средостении используется:
- Физикальное исследование. На подкожное скопление воздуха указывает крепитация при пальпации яремной ямки, шеи, надключичных областей. Из-за эмфиземы средостения перкуторно не определяются границы сердечной тупости. При аускультации тоны сердца глухие. Характерно наличие синхронного с сердечными тонами медиастинального хруста (симптом Хаммана), усиливающегося в положении на левом боку.
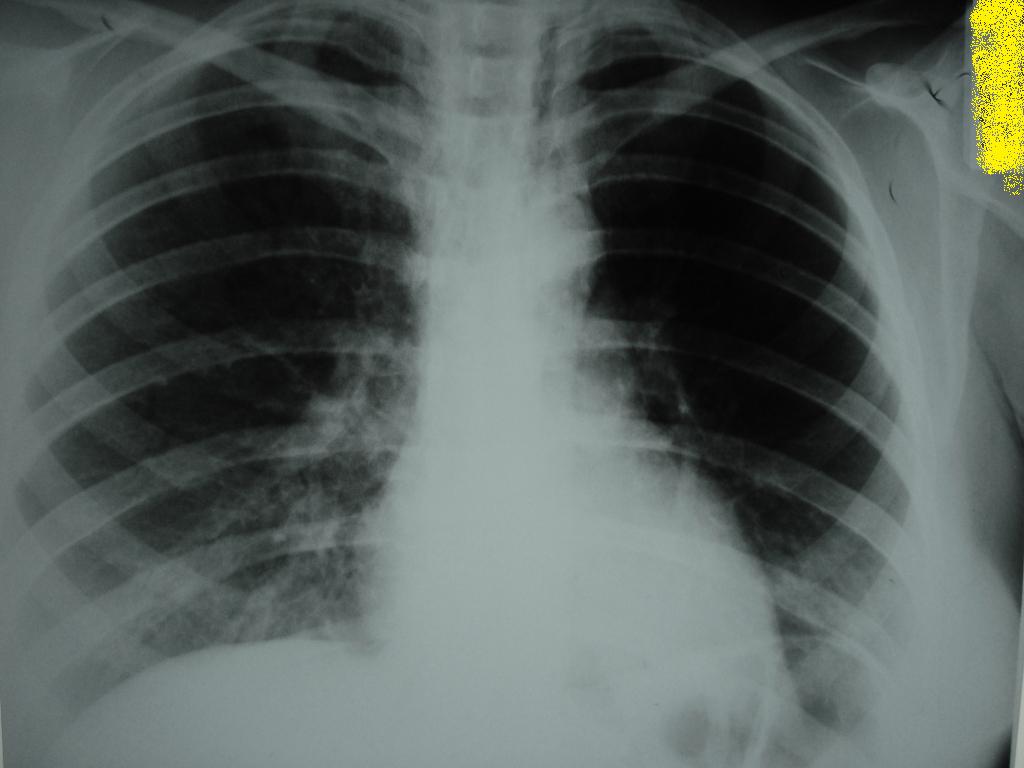
- Лучевая диагностика. Обязательным методом обследования при подозрении на пневмомедиастинум является рентгенография грудной клетки в двух проекциях. На рентгеновских снимках определяются полосы газа, подчёркнута медиастинальная плевра, чётко очерчены контуры средостения.
 Анализ рентгенограмм в динамике позволяет выявить нарастание эмфиземы. В неясных случаях показана КТ грудной полости.
Анализ рентгенограмм в динамике позволяет выявить нарастание эмфиземы. В неясных случаях показана КТ грудной полости.
При обнаружении эмфиземы средостения необходимо установить причину появления воздуха в медиастинальных тканях. По показаниям выполняются фибробронхоскопия, эзофагогастроскопия, рентгенологическое исследование пищевода с контрастированием. Если первичное заболевание диагностировать не удаётся, пневмомедиастинум расценивается как спонтанный.
Лечение пневмомедиастинума
Выявление любого количества воздуха в тканях средостения является показанием для госпитализации больного в хирургический стационар. Небольшой (до 2-2,5 литров) пневмомедиастинум самостоятельно разрешается в течение недели. Ограничение физической нагрузки и оксигенотерапия ускоряют выздоровление. Для профилактики инфекционных осложнений применяются антибиотики. Назначаются анальгетики, противокашлевые препараты. При массивном скоплении газа, признаках компрессии жизненно важных органов выполняется эвакуация воздуха хирургическим путём. В области яремной вырезки грудины производится медиастинотомия, устанавливается дренаж, по которому аспирируется воздух. Одновременно осуществляется лечение травмы или первичного процесса.
В области яремной вырезки грудины производится медиастинотомия, устанавливается дренаж, по которому аспирируется воздух. Одновременно осуществляется лечение травмы или первичного процесса.
Прогноз и профилактика
Малый пневмомедиастинум протекает благоприятно и завершается полным выздоровлением. В медицинской литературе описываются единичные случаи рецидива заболевания. К напряжённой эмфиземе средостения обычно приводят тяжёлые травмы с разрывами бронхов, трахеи или пищевода. Без экстренного хирургического вмешательства такое состояние заканчивается летально. Первичная профилактика сводится к своевременному выявлению и лечению хронических заболеваний респираторной системы, органов пищеварения, предупреждению травматизма, аккуратному проведению медицинских манипуляций. Лицам, перенесшим медиастинальную эмфизему, рекомендуется отказаться от вредных привычек, не допускать чрезмерных физических нагрузок.
пневмомедиастинум — это… Что такое пневмомедиастинум?
Синонимы:- пневмомедиастинография
- пневмомеланоз
Смотреть что такое «пневмомедиастинум» в других словарях:
пневмомедиастинум — пневмомедиастинум … Орфографический словарь-справочник
пневмомедиастинум — сущ.
 , кол во синонимов: 1 • эмфизема (3) Словарь синонимов ASIS. В.Н. Тришин. 2013 … Словарь синонимов
, кол во синонимов: 1 • эмфизема (3) Словарь синонимов ASIS. В.Н. Тришин. 2013 … Словарь синонимовПневмомедиастинум — I Пневмомедиастинум (pneumomediastinum; греч. pneuma воздух + анатомическое mediastinum средостение) скопление воздуха в клетчатке средостения; может происходить при проникновении воздуха как непосредственно из атмосферы (при открытых… … Медицинская энциклопедия
Эмфизема — I Эмфизема (греч. emphysēma вздутие) скопление и растяжение воздухом или образовавшимся газом тканей или органа. Выделяют эмфизему легких (Эмфизема лёгких), подкожную, медиастинальную и тканевую эмфизему при газовой анаэробной инфекции: эмфизему… … Медицинская энциклопедия
эмфизема медиастинальная
— (е. mediastinale) см. Пневмомедиастинум … Большой медицинский словарьэмфизема средостения — (е. mediastinale) см. Пневмомедиастинум … Большой медицинский словарь
Лёгочное сердце — Легочное сердце (cor pulmonale) патологическое состояние, характеризующееся гиперфункцией миокарда правых отделов сердца вследствие легочной артериальной гипертензии, обусловленной патологией бронхолегочного аппарата, сосудов легких или торако… … Медицинская энциклопедия
Липома — I Липома (lipoma; греч.
 lipos жир + ōma; синоним: жировик, липобластома) доброкачественная опухоль из жировой ткани. Чаще встречается у женщин в возрасте от 30 до 50 лет. Локализуется в коже, подкожной (рис. 1), межмышечной, забрюшинной,… … Медицинская энциклопедия
lipos жир + ōma; синоним: жировик, липобластома) доброкачественная опухоль из жировой ткани. Чаще встречается у женщин в возрасте от 30 до 50 лет. Локализуется в коже, подкожной (рис. 1), межмышечной, забрюшинной,… … Медицинская энциклопедияРентгеноконтра́стные сре́дства
Лёгочное сердце — МКБ 10 I26.26., I27.27. МКБ 9 … Википедия
Что такое пневмомедиастинум?
Пневмомедиастинум — это заболевание, при котором воздух выходит из легких и попадает в грудную полость. Это обычно происходит, когда один из крошечных воздушных мешочков в легких разрывается, выпуская небольшое количество воздуха во внутреннее пространство грудной клетки, называемое средостением. В зависимости от количества выделяемого воздуха пневмомедиастинум может вызывать значительные боли в груди и одышку. Большинство случаев проходят самостоятельно, но врач может решить вручную отсосать воздух из грудной клетки, если симптомы серьезны.
В зависимости от количества выделяемого воздуха пневмомедиастинум может вызывать значительные боли в груди и одышку. Большинство случаев проходят самостоятельно, но врач может решить вручную отсосать воздух из грудной клетки, если симптомы серьезны.
Многие различные факторы могут привести к скоплению воздуха в средостении. Воздушные мешочки в легких, называемые альвеолами, могут раздражаться и проколоть из-за чрезмерного давления от чихания, кашля или жесткого смеха. Респираторные инфекции и астма могут увеличить шансы альвеолярной слезы. Кроме того, прямая травма груди или горла может привести к внутреннему повреждению и утечке воздуха. Вдыхание канцерогенов от сигаретного дыма, промышленных химикатов и пыли также способствует повреждению легких и разрывам.
В большинстве случаев пневмомедиастинум настолько слаб, что не вызывает физических симптомов или осложнений со здоровьем. Врач может заметить накопление воздуха только тогда, когда пациент проходит обследование на предмет не связанных с ним заболеваний. При наличии симптомов они обычно включают в себя хроническую тупую боль под грудиной, сильную боль в груди и плечах и затрудненное дыхание. Если легкое частично или полностью разрушается, обычно возникают острые боли, стеснение в груди и сильная одышка. Человек, который испытывает какие-либо ненормальные боли в груди или проблемы с дыханием, должен посетить врача или обратиться в отделение неотложной помощи.
При наличии симптомов они обычно включают в себя хроническую тупую боль под грудиной, сильную боль в груди и плечах и затрудненное дыхание. Если легкое частично или полностью разрушается, обычно возникают острые боли, стеснение в груди и сильная одышка. Человек, который испытывает какие-либо ненормальные боли в груди или проблемы с дыханием, должен посетить врача или обратиться в отделение неотложной помощи.
Врач может проверить наличие пневмомедиастинума и любых других проблем, выполнив ряд диагностических диагностических тестов. Рентген может подтвердить наличие воздуха в средостении, а компьютерная томография может выявить физические аномалии легких. Врач также может принять решение о взятии образца крови для изучения уровня кислорода и углекислого газа. Решения о лечении принимаются в зависимости от количества выделяющегося воздуха и тяжести симптомов пациента.
Многие случаи пневмомедиастинума не требуют медицинской помощи. Небольшие альвеолярные или пищеводные разрывы обычно восстанавливаются в течение нескольких недель, а избыток воздуха поглощается тканями организма. Если боль и стеснение в груди вызывают дискомфорт, врач может решить ввести иглу и грудную трубку, чтобы вытянуть воздух из средостения. Операция может быть необходима, если легкое полностью разрушается, чтобы восстановить и укрепить поврежденную ткань. После медицинской или хирургической помощи пациентам рекомендуется бросить курить, регулярно заниматься физическими упражнениями и назначать периодические осмотры, чтобы предотвратить повторяющиеся проблемы с легкими.
Если боль и стеснение в груди вызывают дискомфорт, врач может решить ввести иглу и грудную трубку, чтобы вытянуть воздух из средостения. Операция может быть необходима, если легкое полностью разрушается, чтобы восстановить и укрепить поврежденную ткань. После медицинской или хирургической помощи пациентам рекомендуется бросить курить, регулярно заниматься физическими упражнениями и назначать периодические осмотры, чтобы предотвратить повторяющиеся проблемы с легкими.
ДРУГИЕ ЯЗЫКИ
Неинвазивная вентиляция легких положительным давлением (сипап)
СИПАП – терапия от английского Continuous Positive Airways Pressure (CPAP) – метод создания постоянного положительного давления в дыхательных путях. В настоящий момент это основной метод лечения пациентов с синдромом обструктивного апноэ во сне (СОАС).
Начиная с 1995 года в России заболевание заняло свою нишу G47.0 (МКБ), диагностируется и лечится.
Принцип работы: исходя из того, что у пациента с СОАС дыхательные пути закрыты из-за спадения мягких тканей, задача метода – открыть дыхательные пути и предотвратить дальнейшее перекрытие. По сути, прибор – это компрессор, подающий воздух в дыхательные пути пациента с заданным давлением. За счет присутствия в ротоглотке постоянного положительного давления, стенки ротоглотки не могут закрыться. Для понимания можно представить себе автомобильную шину, где внутренний каркас создан воздухом и держит форму шины.
По сути, прибор – это компрессор, подающий воздух в дыхательные пути пациента с заданным давлением. За счет присутствия в ротоглотке постоянного положительного давления, стенки ротоглотки не могут закрыться. Для понимания можно представить себе автомобильную шину, где внутренний каркас создан воздухом и держит форму шины.
Итог: снижение смертности от сердечно сосудистых осложнений, инсультов и инфарктов, снижение количества не фатальных инфарктов и инсультов, улучшение качества жизни, снижение производственного и дорожного травматизма – это неполный список того, что дает СРАР-терапия пациентам с СОАС.
Показания к СРАР-терапии
- Умеренная или тяжелая степень СОАС (индекс апноэ/гипопноэ (ИАГ) >15 в час) вне зависимости от наличия или отсутствия клинических симптомов заболевания.
- Легкая степень СОАС (ИАГ от >5 до
В настоящее время СРАР-терапия является общепризнанным и основным методом лечения СОАС средне-тяжелой степени. Эффективность и безопасность СРАР-терапии подтверждены многочисленными контролируемыми исследованиями, а также почти 30-летним опытом клинического применения данного метода у миллионов пациентов по всему миру.
Данный метод следует назначать с осторожностью, взвешивая возможные риски и пользу, у пациентов со следующими состояниями:
- буллезная болезнь легких
- рецидивирующие синуситы
- рецидивирующие глазные инфекции
- тяжелая дыхательная недостаточность
- выраженная гипотония
- выраженная дегидратация
- наличие в анамнезе пневмоторакса, пневмомедиастинума, пневмоцефалии, утечек спинномозговой жидкости, респираторного дистресс-синдрома
- предшествующие хирургические вмешательства на мозге, среднем или внутреннем ухе, гипофизе
- частые носовые кровотечения.
Побочные эффекты: СРАР-терапии, как правило, незначительны и обратимы. Наиболее часто отмечается локальное раздражение кожных покровов под маской (около 50%), сухость слизистой оболочки носа и глотки (около 30%), заложенность носа или ринорея (около 25%), раздражение глаз (около 25%).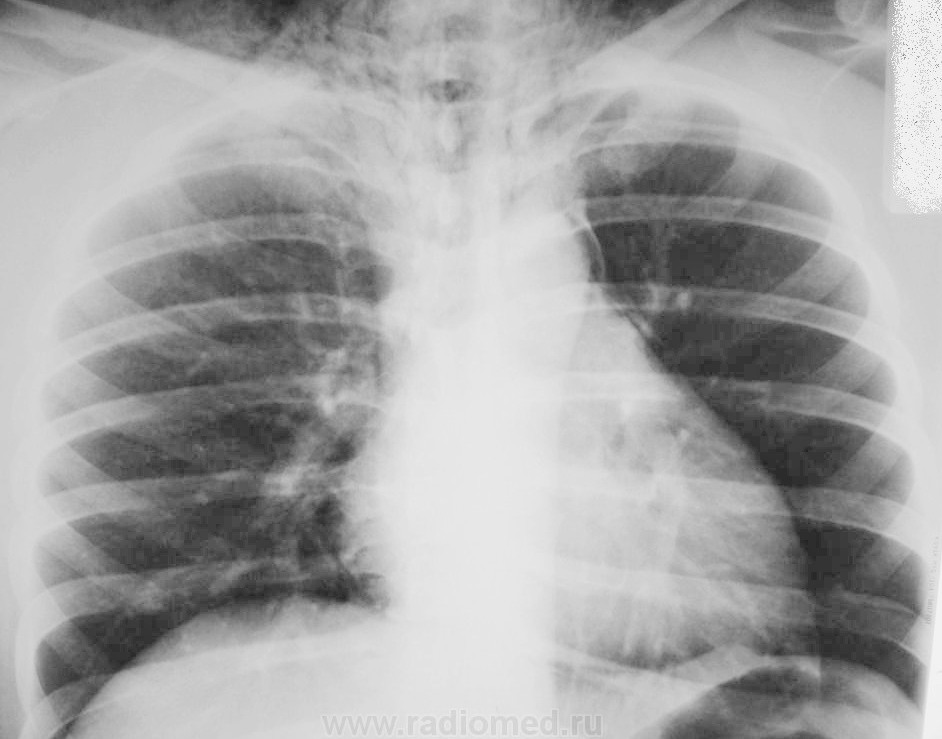 Однако данные нарушения не являются серьезными и не препятствуют продолжению лечения. Применение более комфортных масок и нагреваемых увлажнителей в большинстве случаев эффективно устраняет эти побочные эффекты. Серьезные осложнения, такие как конъюнктивит, гайморит, массивное носовое кровотечение, встречаются достаточно редко. Имеются единичные сообщения о развитии пневмоцефалии, бактериального менингита, пневмоторакса, пневмомедиастинума, однако, не известно, связаны ли эти осложнения напрямую с СРАР-терапией. В литературе не описано ни одного летального исхода, обусловленного CPAP-терапией.
Однако данные нарушения не являются серьезными и не препятствуют продолжению лечения. Применение более комфортных масок и нагреваемых увлажнителей в большинстве случаев эффективно устраняет эти побочные эффекты. Серьезные осложнения, такие как конъюнктивит, гайморит, массивное носовое кровотечение, встречаются достаточно редко. Имеются единичные сообщения о развитии пневмоцефалии, бактериального менингита, пневмоторакса, пневмомедиастинума, однако, не известно, связаны ли эти осложнения напрямую с СРАР-терапией. В литературе не описано ни одного летального исхода, обусловленного CPAP-терапией.
Обычные СРАР-аппараты в течение всей ночи создают фиксированное положительное давление в дыхательных путях. В то же время потребность в лечебном давлении в течение ночи может существенно различаться. В положении на боку и в поверхностных стадиях сна достаточно существенно меньшего давления, чтобы открыть дыхательные пути, например, 8 см водного столба. А в положении на спине (когда западает язык) и в REM-стадии сна (когда отмечается максимальная мышечная атония) необходимо, например, 14 см водного столба.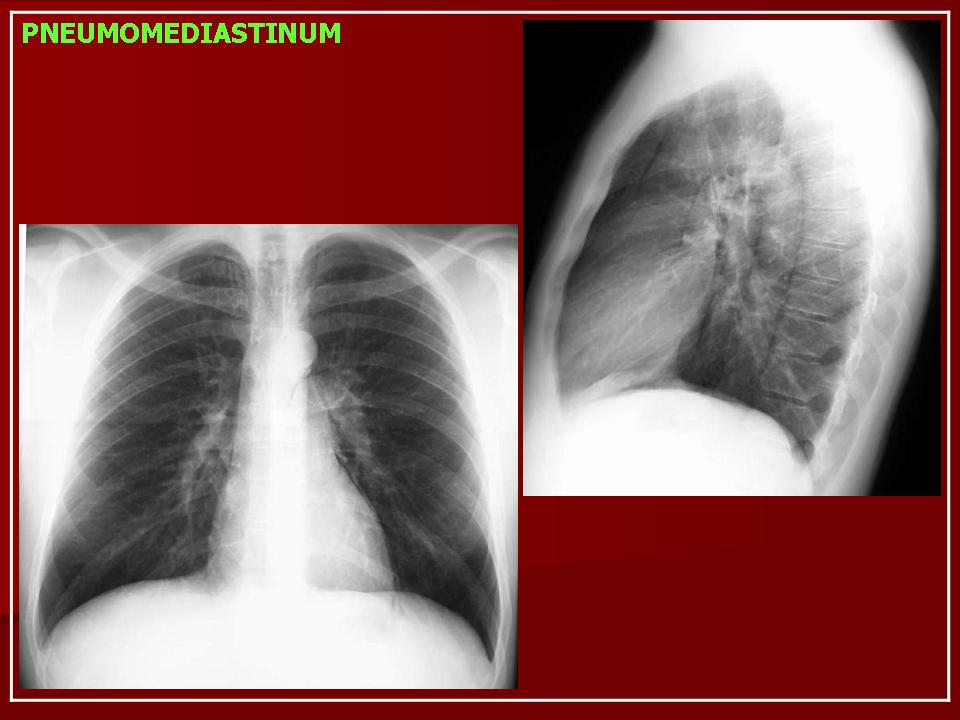 В этой ситуации приходится устанавливать давлением по верхней планке (14 см водного столба), чтобы гарантировано устранить нарушения дыхания в любом положении тела и в любой стадии сна. При этом сам по себе высокий уровень лечебного давления может быть раздражающим фактором, затрудняющим выдох и увеличивающим утечки из-под маски, что в итоге снижает приемлемость лечения.
В этой ситуации приходится устанавливать давлением по верхней планке (14 см водного столба), чтобы гарантировано устранить нарушения дыхания в любом положении тела и в любой стадии сна. При этом сам по себе высокий уровень лечебного давления может быть раздражающим фактором, затрудняющим выдох и увеличивающим утечки из-под маски, что в итоге снижает приемлемость лечения.
Противопоказания:не имеется абсолютных противопоказаний к проведению CPAP-терапии. |
В СЛУЧАЕ ВОЗНИКНОВЕНИЯ ДППГ ПРЕЖДЕ ВСЕГО СЛЕДУЕТ:
- ограничить перемещение,
- выбрать удобное положение лёжа
- стараться меньше поворачиваться в кровати и подниматься таким образом, чтобы не вызвать головокружения;
- постараться как можно раньше попасть на прием к врачу (неврологу или отоневрологу), к которому можно добираться любым способом, только не за рулем машины.

*ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
*НЕ ЯВЛЯЕТСЯ ПУБЛИЧНОЙ ОФЕРТОЙ
Пневмомедиастинум (эмфизема средостения)
Пневмомедиастинум (синоним эмфизема средостения) — это скопление воздуха в клетчатке средостения. Пневмомедиастинум может возникнуть вследствие травмы грудной клетки (переломы ребер), при ранениях с нарушением целости трахеи, бронхов, легких и пищевода, в результате оперативного вмешательства на легких (недостаточность швов культи бронха), а также при разрушении стенки пищевода или трахеи распадающейся злокачественной опухолью. Иногда пневмомедиастинум наступает в результате повреждения пищевода при неосторожном инструментальном исследовании его (эзофагоскопии), бужировании.
Насасывание воздуха при каждом вдохе приводит к быстрому нарастанию пневмомедиастинума, распространению воздуха в подкожную клетчатку шеи, лица, грудной клетки и даже всего тела. Общее состояние больных в этих случаях резко ухудшается, появляются затруднение дыхания, одышка, цианоз, снижение артериального давления, нарушение сердечной деятельности. При рентгенологическом исследовании выявляется воздух в средостении; в зоне распространения эмфиземы (см.) при ощупывании определяется воздушная крепитация (см.).
При рентгенологическом исследовании выявляется воздух в средостении; в зоне распространения эмфиземы (см.) при ощупывании определяется воздушная крепитация (см.).
Больной с травматическим пневмомедиастинумом подлежит срочной госпитализации. Эвакуация — на носилках, в полусидячем положении. В тяжелых случаях показано вдыхание кислорода, введение сердечных и наркотических средств. В стационаре — анестезия области перелома ребер, шейная ваго-симпатическая блокада по Вишневскому, при нарастании симптомов пневмомедиастинума — вскрытие клетчатки средостения (медиастинотомия). Если пневмомедиастинум поддерживается напряженным пневмотораксом (см.), необходимо наладить подводный дренаж плевральной полости.
Искусственный пневмомедиастинум (введение газа в средостение) применяют для рентгенодиагностики опухолей и опухолевидных образований средостения.
Пневмомедиастинум (pneumomediastinum; от греч. pneuma — воздух и позднелат. mediastinum — средостение; синоним эмфизема средостения) — это скопление газа в медиастинальной клетчатке.
Различают пневмомедиастинум травматический и спонтанный. Травматический пневмомедиастинум развивается после повреждений легких, трахеи, пищевода, после операций на легких (чаще вследствие расхождения швов на культе бронха). Разрушение этих органов новообразованием или воспалительным процессом (разрыв туберкулезной каверны) также может сопровождаться пневмомедиастинумом. Спонтанный пневмомедиастинум изредка развивается у детей при коклюше, пневмонии, крупе. Газ может проникнуть в средостение из забрюшинной клетчатки (например, при разрыве двенадцатиперстной кишки) или из подкожной клетчатки шеи (при переломе ребра с повреждением легкого и подкожной эмфиземой груди и шеи).
Острый пневмомедиастинум вызывает чувство давления в груди, одышку, цианоз. При постепенном же развитии даже значительный пневмомедиастинум не вызывает существенных расстройств, и воздух, скопившийся в клетчатке средостения в количестве 2000—2500 мл, постепенно всасывается.
Симптомы пневмомедиастинума — ослабление сердечного толчка, исчезновение тупости сердца, воздушная крепитация на шее за грудиной, на грудной стенке; особенно характерна рентгенологическая картина.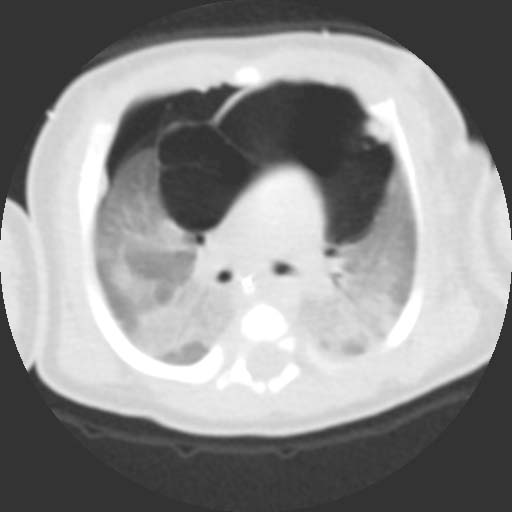 Лечение требуется лишь при тяжелом нарастающем пневмомедиастинуме. Оно состоит во вскрытии и дренировании клетчатки переднего средостения через разрез в яремной ямке или в операции по поводу напряженного пневмоторакса, если он имеется. В наиболее тяжелых случаях показана торако- или медиастинотомия с ревизией органов средостения.
Лечение требуется лишь при тяжелом нарастающем пневмомедиастинуме. Оно состоит во вскрытии и дренировании клетчатки переднего средостения через разрез в яремной ямке или в операции по поводу напряженного пневмоторакса, если он имеется. В наиболее тяжелых случаях показана торако- или медиастинотомия с ревизией органов средостения.
Искусственный пневмомедиастинум применяют для пневмомедиастинографии (см.). Воздух, проникающий в средостение при пневмомедиастинографии, не вызывает болевых ощущений, рассасывается медленно (7— 10 дней). Кислород хуже переносится больными, так как вызывает боли за грудиной; рассасывается быстро (1—2 дня). Закись азота исчезает из средостения еще быстрее — в течение нескольких часов.
Могут ли лёгкие лопнуть от кашля? И при чём здесь Вейп и COVID-19? | Торакальная хирургия МОНИКИ
В эру пандемии COVID-19 многие задаются вопросом: насколько опасен длительный мучительный кашель?
Опасен ли сильный кашель?Опасен ли сильный кашель?
Появились различные публикации, как врачи-пульмонологи отвечают на этот вопрос.
https://news.tut.by/society/623788.html
Действительно, кашель — это естественная реакция организма на раздражение гортани, трахеи и бронхов, которая направлена на очищение дыхательных путей от слизи, гноя, инородных тел, которые туда попадают. И в этом плане можно расценивать кашель как защитную реакцию организма.
В норме и при патологии кашель является защитной реакцией организма для очищения дыхательных путей.В норме и при патологии кашель является защитной реакцией организма для очищения дыхательных путей.
Вместе с тем существуют ситуации, когда при чрезмерном надсадном кашле возникают жизнеугрожающие состояния.
Следует сразу сказать, что здесь речь не идет о смертельно опасных заболеваниях, таких как рак легких или туберкулез, которые сами по себе могут стать причиной смерти, и при которых кашель служит одним из симптомов.
Речь пойдёт о спонтанном пневмомедиастинуме!
Что же это такое?
Спонтанный пневмомедиастинум — это скопление воздуха в средостении. Средостение находится за грудиной в грудной клетке и представляет собой сердце, пищевод, трахею и бронхи, а также нервы и крупные сосуды.
Средостение находится за грудиной в грудной клетке и представляет собой сердце, пищевод, трахею и бронхи, а также нервы и крупные сосуды.
Анатомия средостения.
Таким образом, органы средостения несут жизненно важную функцию, и любые патологические изменения, которые из затрагивают, могут нести определенную угрозу для жизни человека.
Что мы знаем о спонтанном пневмомедиастинуме?
Впервые данное состояние было описано в 1939 году у взрослых, однако встречается также и у детей (Gasser CR et al.).
По статистике, чаще всего пневмомедиастинум возникает у молодых худощавых мужчин (более 60%).
Высокие худощавые молодые люди — фактор риска спонтанного пневмомедиастинума.Высокие худощавые молодые люди — фактор риска спонтанного пневмомедиастинума.
В трети случаев ситуация возникает на фоне полного благополучия. В 20 % случаев на фоне бронхиальной астмы. Пусковым механизмом служит сильный кашель (до 45% случаев), приступ удушья (49% случаев), попадание инородного тела в дыхательные пути (8%), рвота, инфекции верхних дыхательных путей. В некоторых публикациях указано, что пневмомедиастинум возникает также на фоне курения кальяна (Yasser A Alaska, Chaanoun Khadija). Можно предположить, что любители Вейпа также находятся в группе риска.
Пусковым механизмом служит сильный кашель (до 45% случаев), приступ удушья (49% случаев), попадание инородного тела в дыхательные пути (8%), рвота, инфекции верхних дыхательных путей. В некоторых публикациях указано, что пневмомедиастинум возникает также на фоне курения кальяна (Yasser A Alaska, Chaanoun Khadija). Можно предположить, что любители Вейпа также находятся в группе риска.
Осложнения спонтанного пневмомедиастинума
Кроме самого пневмомедиастинума примерно в 11 % случаев возникает пневмоторакс — попадание воздуха в плевральную полость. По ссылке Вы сможете прочитать в нашей статье, чем опасен пневмоторакс, и что самое грозное осложнение пневмоторакса — это напряженный пневмоторакс, который способен привести к смерти, если своевременно не оказать квалифицированную медицинскую помощь!
КТ пациента из Ухань, у которого на фоне вирусной пневмонии COVID-19 развился пневмомедиастинум, правосторонний пневмоторакс и подкожная эмфизема.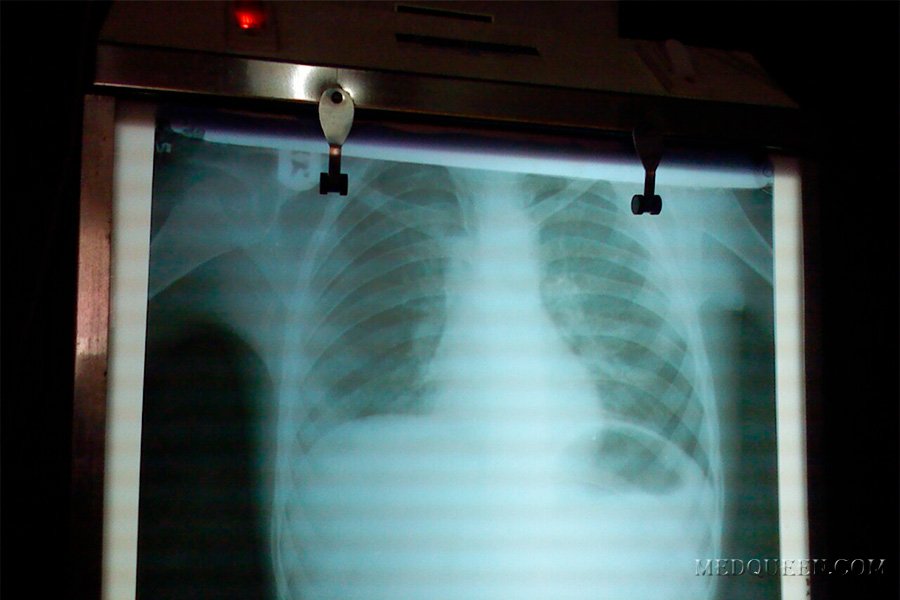 https://academic.oup.com/jtm/article/27/5/taaa062/5824832
https://academic.oup.com/jtm/article/27/5/taaa062/5824832КТ пациента из Ухань, у которого на фоне вирусной пневмонии COVID-19 развился пневмомедиастинум, правосторонний пневмоторакс и подкожная эмфизема. https://academic.oup.com/jtm/article/27/5/taaa062/5824832
Некоторые авторы указывают, что спонтанный пневмомедиастинум может привести ещё к одному грозному смертельно опасному осложнению — тампонаде сердца (Emmet E. et al.).
Как образуется спонтанный пневмомедиастинум?
Механизмом развития спонтанного пневмомедиастинума является разрыв альвеол в легких, через которые воздух проникает между тканями в средостение (Эффект Маклина).
Альвеолы — мельчайшие пузырьки в легких, при разрыве который воздух попадает в ткань легких и средостение.Альвеолы — мельчайшие пузырьки в легких, при разрыве который воздух попадает в ткань легких и средостение.
Кроме того, что воздух проникает в средостение, он распространяется дальше на шею и под кожу, вызывая набухание подкожной клетчатки и кожи, её отёк.
Пневмомедиастинум и подкожная эмфизема шеи и грудной стенки.
Шея становится толстая, складки сглаживаются. Если потрогать кожу, то можно ощутить под ней пузырики воздуха и характерный треск, как будто вы трогаете снег. Такой «воздушный отек» кожи называется подкожная эмфизема, а звук хрустящего снега — крепитацией!
Подкожная эмфизема на ощупь «хрустит», как снег.Подкожная эмфизема на ощупь «хрустит», как снег.
Диагностика спонтанного пневмомедиастинума
Как мы уже упоминали, спонтанный пневмомедиастинум возникает в большинстве своем практически у здоровых людей на фоне сильного кашля, плача, рвоты, на фоне приступа бронхиальной астмы, при попадании инородного тела в верхние дыхательные пути. Иногда речь идет о физической нагрузке. Например, есть данные о возникновении заболевания у пауэрлифтера, а также при родах. Курение часто указывается как фактор риска.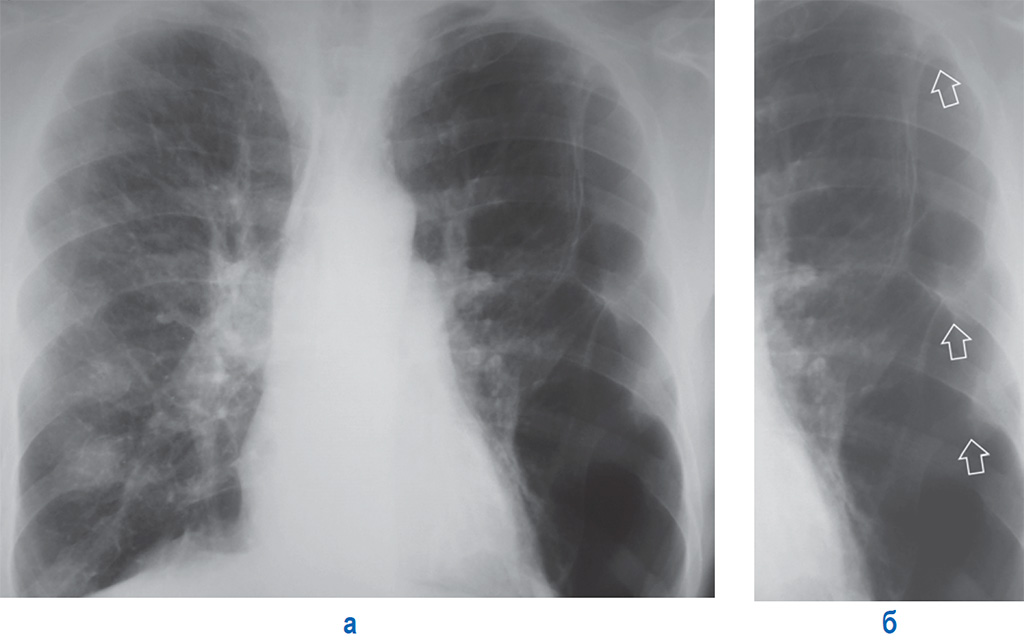 У пациентов с COVID-19 спонтанный пневмомедиастинум находят примерно в 6% случаев, что требует некоторой коррекции лечения (https://pubmed.ncbi.nlm.nih.gov/2276348/).
У пациентов с COVID-19 спонтанный пневмомедиастинум находят примерно в 6% случаев, что требует некоторой коррекции лечения (https://pubmed.ncbi.nlm.nih.gov/2276348/).
Основные симптомы, которые возникают у пациентов со спонтанным пневмомедиастинумом — это боль в груди и шее (и/или горле), одышка, эмфизема кожи шеи и грудной стенки.
Запомните три симптома: боль в груди и шее, одышка, эмфизема шеи и грудной стенки!Запомните три симптома: боль в груди и шее, одышка, эмфизема шеи и грудной стенки!
Если эмфизема распространяется выше по шее, то возможно изменение голоса, его охриплость, гнусавость, а также затруднение глотания.
Иногда при определении эмфиземы можно ощутить, как хруст «бьется» в такт с сердцем — симптом Хаммена!
Диагноз, как правило, подтверждается при рентгенограмме грудной клетки и шеи. В некоторых случаях необходимо сделать КТ.
Стрелками показаны скопления воздуха в средостении вокруг сердца, а также в ткани легких и в подкожной клетчатке. Результаты рентгенографии и КТ.
Результаты рентгенографии и КТ.Стрелками показаны скопления воздуха в средостении вокруг сердца, а также в ткани легких и в подкожной клетчатке. Результаты рентгенографии и КТ.
Как мы уже говорили, пневмомедиастинум может стать причиной грозных осложнений со стороны органов средостения, в частности, со стороны сердца, а также заболевания сердца могут напоминать симптомы пневмомедиастинума, поэтому для постановки точного диагноза выполняют ЭКГ, а при необходимости — ЭХО-КГ.
ЭКГ и ЭХО-КГ для исключения заболеваний сердца при подозрении на пневмомедиастинум.ЭКГ и ЭХО-КГ для исключения заболеваний сердца при подозрении на пневмомедиастинум.
Другое грозное заболевание, которое сопровождается пневмомедиастинум, это спонтанный разрыв пищевода — синдром Бурхаве. Также, как и спонтанный пневмомедиастинум, причиной разрыва пищевода может быть сильная рвота.
Чтобы исключить разрыв пищевода, требуется выполнить рентгеноскопию пищевода с бариевой взвесь.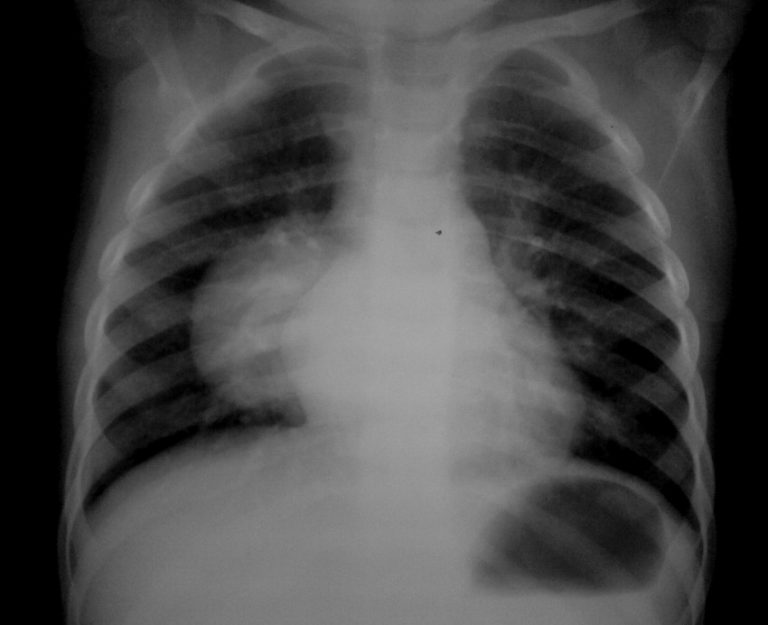
Рентгенография пищевода с бариевой взвесью. Перфорация пищевода. Пневмомедиастинум.
И, наконец, фибробронхоскопия. Разрыв бронхов и трахеи происходит в редких случаях. Как правило, это тяжелая травма, например, при ДТП, или же падение с большой высоты, причем в момент удара голосовая щель должна быть сомкнута, тогда давление в бронхах будет максимальное.
Тем не менее, чтобы поставить точку в диагностическом поиске, исследование необходимо призвести.
Во время исследования последовательно осматриваются ткани над гортанью, и если есть сомнения, то необходим осмотр оториноларинголога, потому что при некоторых воспалительных заболеваниях на уровне глотки возможно распространение воспалительного процесса вниз по шее и в средостение.
Бронхоскопия, чтобы исключить повреждение трахеи и бронхов.Бронхоскопия, чтобы исключить повреждение трахеи и бронхов.
Конечно, анализы крови и мочи необходимы, чтобы понять, имеется ли в организме воспаление или какие либо другие нарушения, а также для последующего динамического контроля.
Лечение
К счастью, в большинстве случаев спонтанный пневмомедиастинум разрешается без каких либо негативных последствий.
Основное лечение — это покой в условиях стационара, кислородотерапия, чтобы воздух быстрее рассосался, обезболивание.
Однако до 25 % пациентов требую лечения в условиях реанимации!
Отношение к антибиотикам спорное. Считается, что в большинстве случаев необходимости в антибиотиках нет.
Вместе с тем следует помнить, что если спонтанный пневмомедиастинум возник на фоне другого заболевания, то возможно присоединение инфекции с развитием гнойного медиастинита!
В свою очередь, гнойный медиастинит — это тяжелое заболевание с очень плохим прогнозом на выздоровление. ..
..
Синдром утечки воздуха у новорожденных детей
Синдром утечки воздуха (СУВ) — группа патологических состояний, характеризующихся скоплением газа вне альвеолярного пространства.
Чаще всего нарушение целостности альвеол происходит в результате повреждения респираторного эпителия альвеол и терминальных воздухоносных путей высоким внутрилёгочным давлением.
Нозологические формы СУВ:
— интерстициальная легочная эмфизема;
— пневмоторакс;
— пневмомедиастинум;
— пневмоперикард;
— пневмоперитонеум;
— подкожная эмфизема.
Перечисленные нозологии могут возникать изолированно или в сочетании друг с другом. Летальность в группе детей с СУВ при разных формах достигает 50%. У выживших детей высока частота развития хронической патологии легких и тяжелых неврологических расстройств, как следствие внутричерепных кровоизлияний.
Интерстициальная легочная эмфизема
При развитии интерстициальной легочной эмфиземы (ИЛЭ) воздух через поврежденный альвеолярный эпителий проникает в интерстициальное пространство легких.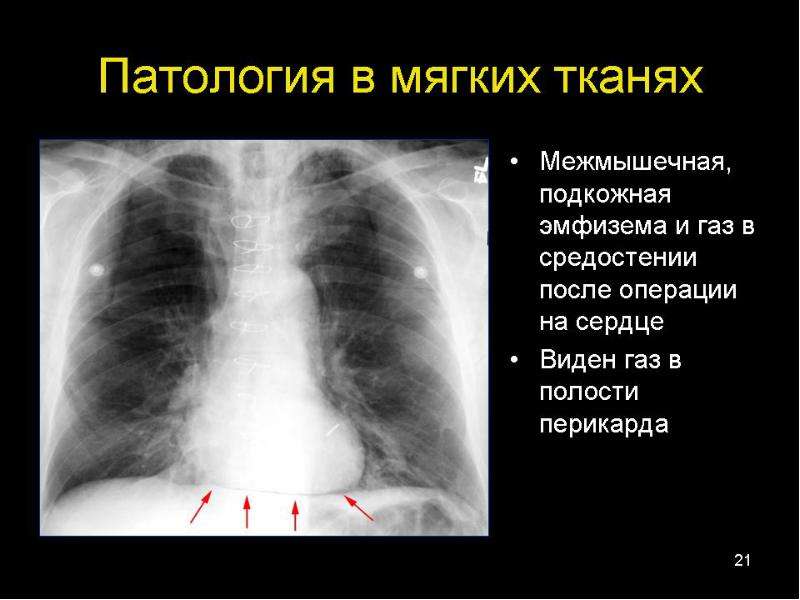 Наиболее часто ИЭЛ встречается у недоношенных детей с массой тела менее 1000 г. К факторам риска относят:
Наиболее часто ИЭЛ встречается у недоношенных детей с массой тела менее 1000 г. К факторам риска относят:
— респираторный дистресс-синдром;
— морфофункциональная незрелость лёгких;
— аспирационный синдром;
— врожденные пневмонии;
— диспозиция эндотрахеальной трубки (однолегочная вентиляция).
При ИЛЭ разрывы эпителия альвеол и мелких дыхательных путей приводят к скоплению пузырьков газа в интерстициальном пространстве легочной ткани. Интерстициальный газ становится причиной механической компрессии альвеол вплоть до их ателектазирования, что приводит к снижению растяжимости легких и нарушению вентиляционно-перфузионных отношений. Шунтирование крови на «неработающих» альвеолах и механическое сдавление сосудов интерстициальным газом приводит к повышению давления в легочной артерии и развитию вторичной легочной гипертензии. Описанный патологический процесс ведет к необходимости увеличения параметров вентиляции, что, по сути, замыкает «порочный круг» патогенеза ИЛЭ.
Диагноз ИЛЭ ставится на основании клинических, рентгенологических и лабораторных данных. Иногда ИЛЭ диагностируется после дренирования пневмоторакса и расправления пострадавшего легкого. В большинстве случаев, выявлению ИЛЭ предшествует ухудшение состояния ребенка, снижение оксигенации, необходимость увеличения параметров ИВЛ, десинхронизация с аппаратной вентиляцией, тенденция к артериальной гипотензии. При объективном осмотре у ребенка могут наблюдаться вздутие грудной клетки, крепитирующие хрипы на стороне поражения. Лабораторно выявляются гиперкапния, гипоксемия и ацидоз. Классическая рентгенография грудной клетки в прямой проекции лежа позволяет четко диагностировать ИЛЭ, которая проявляется в двух основных формах: линейной и кистозноподобной. Часто эти две формы выявляются вместе. Линейная ИЛЭ визуализируется как неразветвленные тени длиной от 3 до 8 мм, ширина их редко превышает 2мм. Кистозноподобная форма представляет собой округлые, иногда овальные, тени от 1 до 4 мм в диаметре.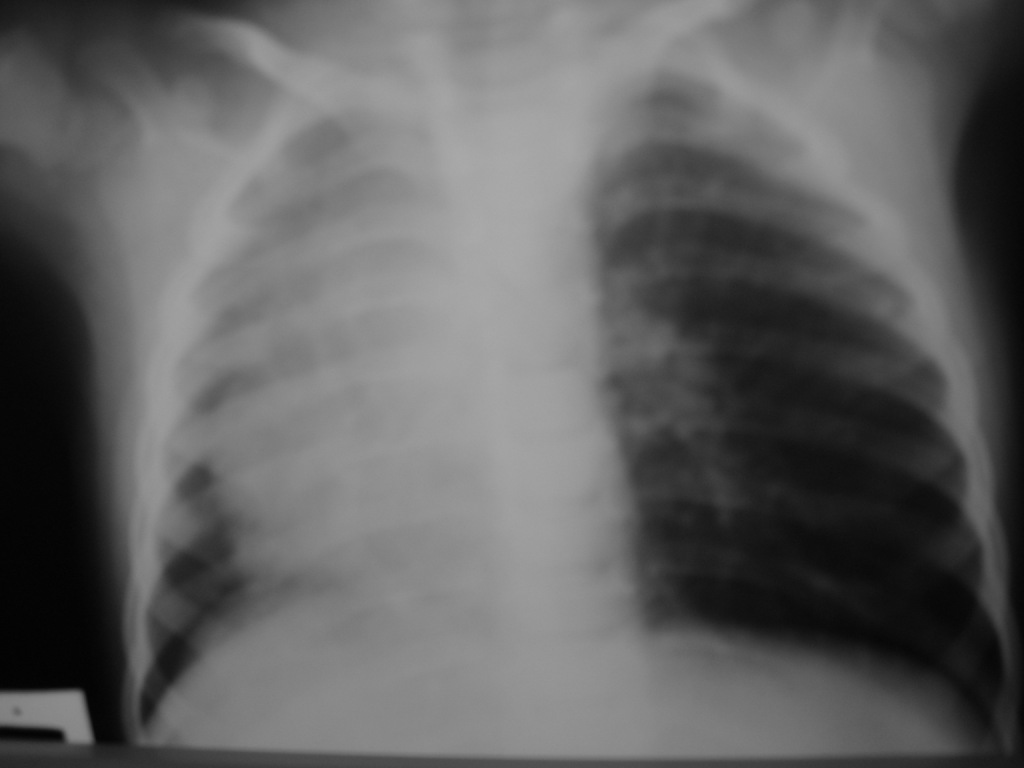 Иногда данная рентгенологическая картина ошибочно интерпретируется как нормально аэрированное легкое, окруженное экссудатом, как при аспирационном синдроме или отеке легких. Линейную форму необходимо дифференцировать от «воздушных бронхограмм» при РДС. «Воздушные бронхограммы» представляют собой протяжённые разветвлённые тени, напоминающие трахеобронхиальное дерево, постепенно уменьшающиеся и исчезающие к периферии. Линейная форма ИЛЭ видна в дистальных отделах лёгких, в стороне от бронхов и не имеет ответвлений.
Иногда данная рентгенологическая картина ошибочно интерпретируется как нормально аэрированное легкое, окруженное экссудатом, как при аспирационном синдроме или отеке легких. Линейную форму необходимо дифференцировать от «воздушных бронхограмм» при РДС. «Воздушные бронхограммы» представляют собой протяжённые разветвлённые тени, напоминающие трахеобронхиальное дерево, постепенно уменьшающиеся и исчезающие к периферии. Линейная форма ИЛЭ видна в дистальных отделах лёгких, в стороне от бронхов и не имеет ответвлений.
ИЛЭ следует дифференцировать с врождёнными кистозными аномалиями (лобарная эмфизема, кистоаденоматоз) и гиперинфляцией лёгких.
Одним из методов лечения является терапия положением. Ребенок укладывается на бок на сторону поражения. При этом достигается определенное сжатие дыхательных путей с пораженной стороны и наоборот, увеличение вентиляции и оксигенации в условно здоровом легком. Неотъемлемая часть этой методики — постепенное снижение параметров вентиляции. Пиковое и среднее давление в дыхательных путях должны быть снижены до минимума, позволяющего поддерживать приемлемые газы крови: PaO2 35–55 мм рт.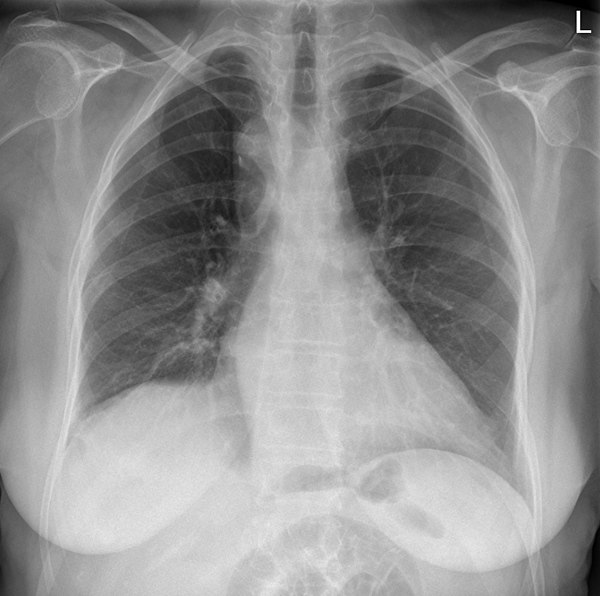 ст., PaCO2 до 65 мм рт.ст., pH более 7,2. Для обеспечения целевой оксигенации после снижения PIP можно увеличить FiO2. Стратегия ограничения дыхательного объёма предусматривает постепенное его снижение на фоне синхронизированной вентиляции до потенциально безопасных значений — 4–6 мл/кг. Для минимизации баротравмы и волюмотравмы рекомендуют использовать режимы триггерной вентиляции: SIMV, А/С, PRVC. При развитии ИЛЭ показан перевод пациента на ВЧО ИВЛ, тем самым снижается вероятность образования воздушных ловушек, достигается равномерность вентиляции, максимальное расправление ателектазированных участков легких и снижается избыточное давление в перераздутых альвеолах.
ст., PaCO2 до 65 мм рт.ст., pH более 7,2. Для обеспечения целевой оксигенации после снижения PIP можно увеличить FiO2. Стратегия ограничения дыхательного объёма предусматривает постепенное его снижение на фоне синхронизированной вентиляции до потенциально безопасных значений — 4–6 мл/кг. Для минимизации баротравмы и волюмотравмы рекомендуют использовать режимы триггерной вентиляции: SIMV, А/С, PRVC. При развитии ИЛЭ показан перевод пациента на ВЧО ИВЛ, тем самым снижается вероятность образования воздушных ловушек, достигается равномерность вентиляции, максимальное расправление ателектазированных участков легких и снижается избыточное давление в перераздутых альвеолах.
Селективная бронхиальная интубация, декларированная некоторыми авторами как метод лечения при ИЛЭ, у новорожденных бывает технически трудновыполнима при поражении правого легкого, в то время как СУВ в 2/3 случаев отмечается именно справа.
Смертность, связанная с ИЛЭ, достигает 67% у детей, находящихся на ИВЛ.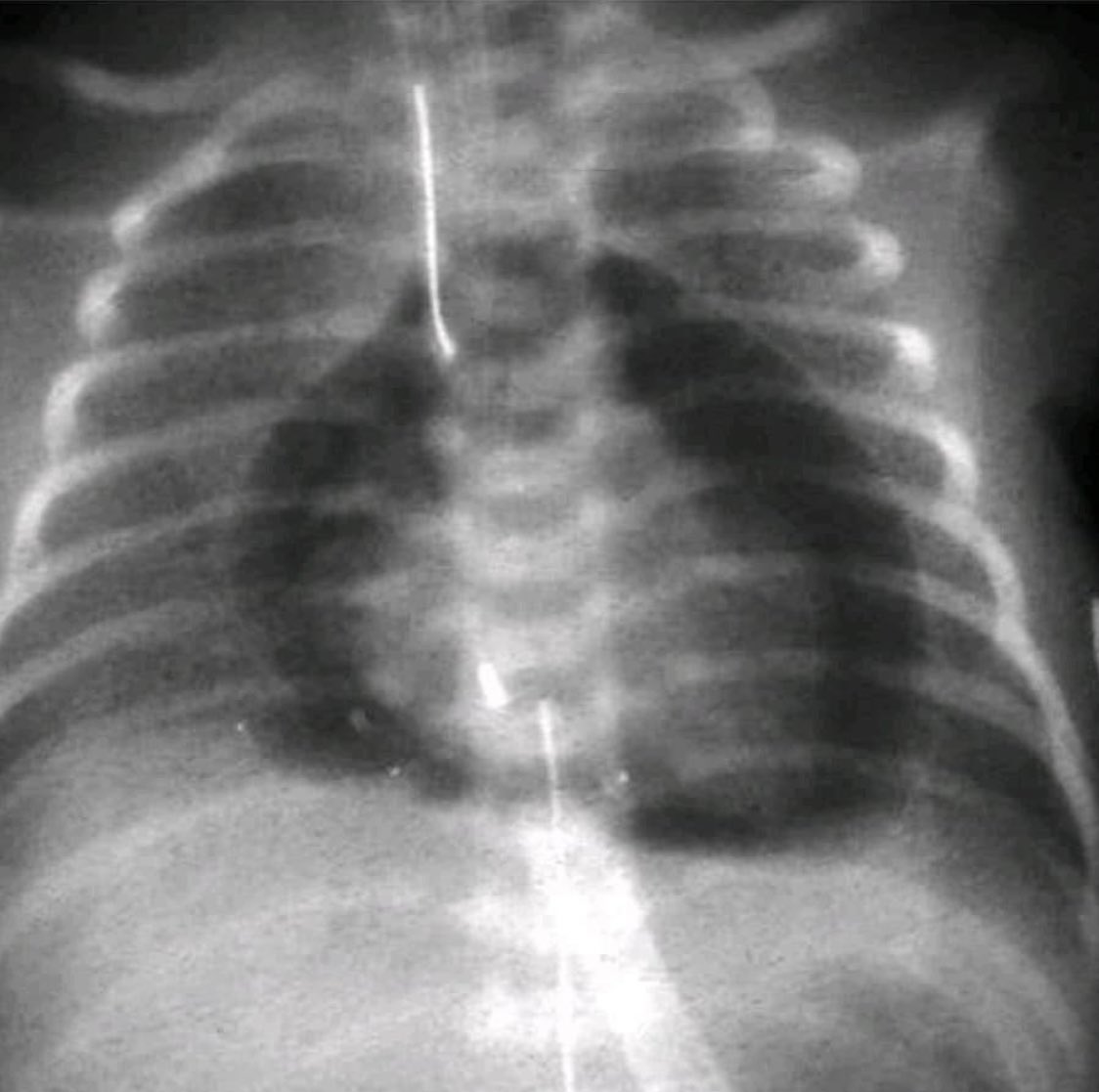 Раннее выявление (до 48 часов после рождения) увеличивает эту цифру до 100%, поскольку прямо коррелирует с тяжестью паренхиматозного поражения легких. Осложнениями ИЛЭ являются другие вид СУВ, воздушная эмболия, хронические легочные заболевания, внутрижелудочковые кровоизлияния, перевентрикулярная лейкомаляция. Основными методами профилактики ИЛЭ являются: выполнение клинических рекомендаций и протоколов по базовой помощи и первичной реанимации в родовом зале, по ведению детей с РДС.
Раннее выявление (до 48 часов после рождения) увеличивает эту цифру до 100%, поскольку прямо коррелирует с тяжестью паренхиматозного поражения легких. Осложнениями ИЛЭ являются другие вид СУВ, воздушная эмболия, хронические легочные заболевания, внутрижелудочковые кровоизлияния, перевентрикулярная лейкомаляция. Основными методами профилактики ИЛЭ являются: выполнение клинических рекомендаций и протоколов по базовой помощи и первичной реанимации в родовом зале, по ведению детей с РДС.
Пневмоторакс
Пневмоторакс — это вид СУВ, при котором воздух проникает в плевральную полость вследствие нарушения целостности висцеральной плевры.
У 1% новорожденных встречаются спонтанные ненапряженные пневмотораксы, как результат перерастяжения и разрыва альвеол из-за сильного повышения внутрилёгочного давления во время первых нескольких вдохов.
Заподозрить спонтанный пневмоторакс у новорожденного можно по следующим симптомам: тахипноэ, увеличение грудной клетки в переднезаднем размере, асимметрия грудной клетки, ослабление дыхания, коробочный оттенок звука на стороне пораженного легкого, перкуторное смещение границ сердечно тупости, приглушенность сердечных тонов. Как правило, такие пневмотораксы купируются самостоятельно, но требуют интенсивного наблюдения за пациентом. Наибольшую опасность представляют собой напряженные пневмотораксы с выраженной компрессией легкого на стороне поражения и смещением средостения в здоровую сторону. Причинами подобных пневмотораксов являются заболевания, характеризующиеся неравномерной растяжимостью различных участков легкого: синдром аспирации мекония, гипоплазия легких, буллезная мальформация легких. Пневмоторакс может стать осложнением респираторной терапии или возникнуть в результате травмы легкого (катетеризация подключичной и яремной вен методом Сельдингера, санация трахеобронхиального дерева).
Как правило, такие пневмотораксы купируются самостоятельно, но требуют интенсивного наблюдения за пациентом. Наибольшую опасность представляют собой напряженные пневмотораксы с выраженной компрессией легкого на стороне поражения и смещением средостения в здоровую сторону. Причинами подобных пневмотораксов являются заболевания, характеризующиеся неравномерной растяжимостью различных участков легкого: синдром аспирации мекония, гипоплазия легких, буллезная мальформация легких. Пневмоторакс может стать осложнением респираторной терапии или возникнуть в результате травмы легкого (катетеризация подключичной и яремной вен методом Сельдингера, санация трахеобронхиального дерева).
Клиническая картина напряженного пневмоторакса: тахипноэ, цианоз, втяжение уступчивых мест грудной клетки, десинхронизация с аппаратом ИВЛ, артериальная гипотензия, нарушение сердечного ритма, выраженная асимметрия грудной клетки (выбухание на стороне поражения), ослабление дыхания, коробочный перкуторный звук, перкуторные и аускультативные признаки смещения средостения в здоровую сторону, вздутие живота.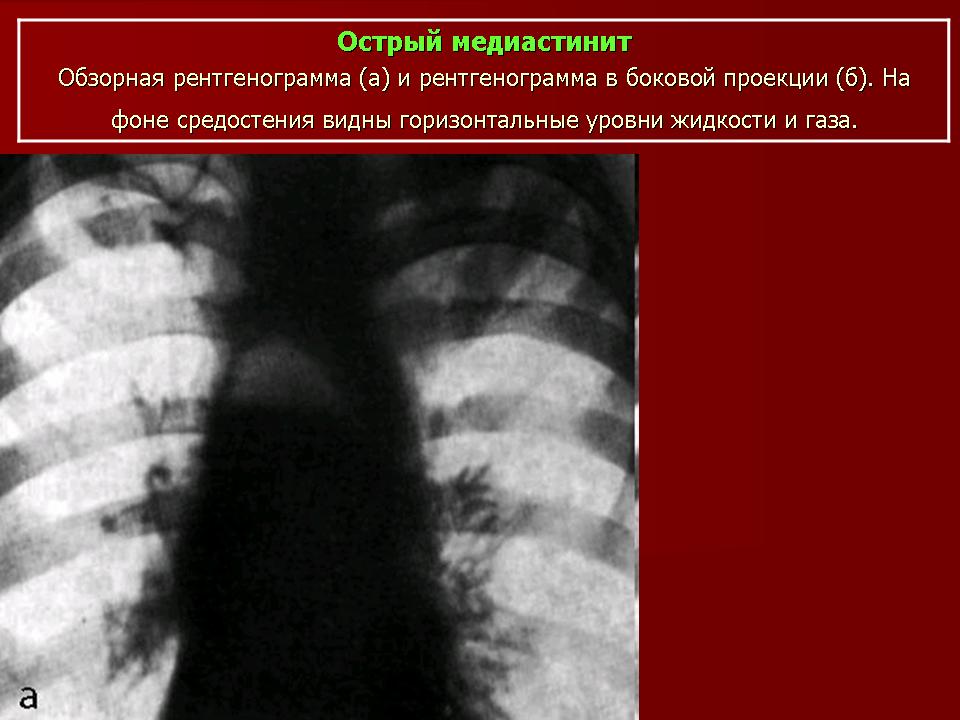 Диагноз основывается на клинических данных, рентгенологическом обследовании, результате диагностической плевральной пункции, данных трансиллюминации. Последний метод требует строгих условий выполнения: относительно затемненная комната или возможность создать локальное затемнение и яркий источник холодного света малого диаметра (сильный фонарик, веновизор, светопроводник от эндоскопа). Источник света прикладывают к грудной клетке ребенка: если в плевральной полости воздуха нет, то свет будет образовывать небольшое кольцо вокруг источника света; в случае внелегочного скопления воздуха будет широкое распространение света по грудной клетке. В случае развития явной клинической картины напряженного пневмоторакса, не следует терять время на проведения дополнительного обследования, а срочно провести декомпрессию легкого. Процедура выполняется в стерильных условиях. Положение ребенка на спине. При использовании бокового доступа необходимо фиксировать руку на стороне поражения за головой. Место пункции: IV-V межреберье по переднеаксиллярной линии, по верхнему краю нижележащего ребра.
Диагноз основывается на клинических данных, рентгенологическом обследовании, результате диагностической плевральной пункции, данных трансиллюминации. Последний метод требует строгих условий выполнения: относительно затемненная комната или возможность создать локальное затемнение и яркий источник холодного света малого диаметра (сильный фонарик, веновизор, светопроводник от эндоскопа). Источник света прикладывают к грудной клетке ребенка: если в плевральной полости воздуха нет, то свет будет образовывать небольшое кольцо вокруг источника света; в случае внелегочного скопления воздуха будет широкое распространение света по грудной клетке. В случае развития явной клинической картины напряженного пневмоторакса, не следует терять время на проведения дополнительного обследования, а срочно провести декомпрессию легкого. Процедура выполняется в стерильных условиях. Положение ребенка на спине. При использовании бокового доступа необходимо фиксировать руку на стороне поражения за головой. Место пункции: IV-V межреберье по переднеаксиллярной линии, по верхнему краю нижележащего ребра. Анатомическим ориентиром является сосок, располагающийся на уровне IV межреберья. Для пункции используют иглу (18G), катетер — «бабочку» (18G) или сосудистый катетер на игле (20–18G). Для дренирования с помощью торакоцентеза используются дренажные трубки 8–10 Fr или торакальные канюли 10–12 Fr. Иглу или катетер соединяют со шприцем посредством переходника с зажимом (3-ходового крана). Иглу (катетер) медленно продвигается под углом 45° в краниальном направлении, подтягивая поршень шприца на себя. При свободном поступлении воздуха в шприц воздух удаляется из плевральной полости. В случае пункции сосудистым катетером, катетер продвигается по игле на необходимую глубину, игла удаляется, и канюля соединяется с трубкой системы аспирации. Катетер фиксируется к коже. Глубина введения дренажной трубки или катетера 2–4 см в зависимости от массы тела. Дренаж фиксируют с помощью лейкопластыря, при проведении торакоцентеза — трубка закрепляется 1–2 швами. Контролируют положение дренажа рентгенологически, при наличии остаточного воздуха изменяют положение дренажа или ставят второй.
Анатомическим ориентиром является сосок, располагающийся на уровне IV межреберья. Для пункции используют иглу (18G), катетер — «бабочку» (18G) или сосудистый катетер на игле (20–18G). Для дренирования с помощью торакоцентеза используются дренажные трубки 8–10 Fr или торакальные канюли 10–12 Fr. Иглу или катетер соединяют со шприцем посредством переходника с зажимом (3-ходового крана). Иглу (катетер) медленно продвигается под углом 45° в краниальном направлении, подтягивая поршень шприца на себя. При свободном поступлении воздуха в шприц воздух удаляется из плевральной полости. В случае пункции сосудистым катетером, катетер продвигается по игле на необходимую глубину, игла удаляется, и канюля соединяется с трубкой системы аспирации. Катетер фиксируется к коже. Глубина введения дренажной трубки или катетера 2–4 см в зависимости от массы тела. Дренаж фиксируют с помощью лейкопластыря, при проведении торакоцентеза — трубка закрепляется 1–2 швами. Контролируют положение дренажа рентгенологически, при наличии остаточного воздуха изменяют положение дренажа или ставят второй.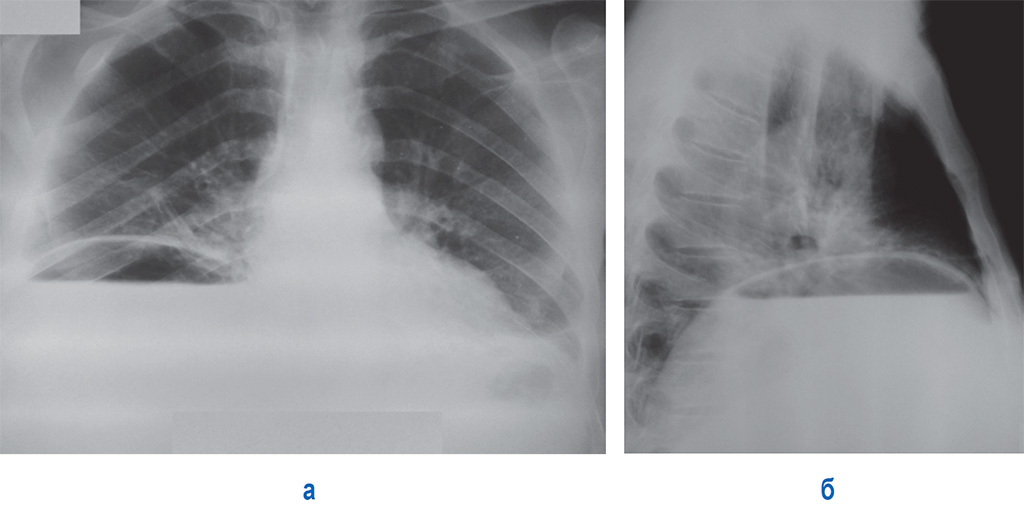 Рентгенологический контроль состояния лёгких и положения дренажа после стабилизации пациента осуществляют не реже одного раза в сутки. Если лёгкие расправились и дренаж не функционирует в течение 12 ч, то его следует пережать. Если еще через 12 ч на рентгенограмме лёгкое расправлено и воздуха в плевральной полости нет, дренаж удаляют. Манипуляция проводится под местной или общей анестезией.
Рентгенологический контроль состояния лёгких и положения дренажа после стабилизации пациента осуществляют не реже одного раза в сутки. Если лёгкие расправились и дренаж не функционирует в течение 12 ч, то его следует пережать. Если еще через 12 ч на рентгенограмме лёгкое расправлено и воздуха в плевральной полости нет, дренаж удаляют. Манипуляция проводится под местной или общей анестезией.
В экстренных случаях, при правостороннем пневмотораксе, для пункции можно использовать II–III межреберье по среднеключичной линии.
В связи с высокой частотой развития пневмоторакса у новорожденных детей, в отделениях, где оказывается помощь таким пациентам, следует всегда «держать под рукой» набор для пункции и дренирования плеврального пространства. В целях профилактики пневмоторакса необходимо выполнение протоколов ведения детей с респираторными проблемами, быть особенно осторожными во время ручной вентиляции (техника вентиляции, показания манометра, наличие клапана ПДКВ), использовать графический мониторинг при проведении инвазивной ИВЛ.
Пневмоперикард
Более «грозной» формой СУВ является пневмоперикард — скопление воздуха в полости сердечной сумки. Летальность при этой форме СУВ достигает 90%. Клинически проявляется тампонадой сердца: генерализованный цианоз, глухость сердечных тонов, ослабление пульса, падение артериального давления. На рентгенограмме пневмоедиастинум и пневмоперикард выглядят как воздушный ореол с ровными краями (темный ободок) вокруг тени сердца. Дифференцировать пневмоперикард от пневмомедиастинума позволяет полоска воздуха вдоль нижней поверхности сердца над диафрагмой. Основной метод лечения — пункционное удаление воздуха из перикарда. Во избежание осложнений, данную манипуляцию следует проводить под контролем УЗИ.
Пневмомедиастинум
Пневмомедиастинум чаще всего сочетается с другими формами СУВ и характеризуется накоплением воздуха в средостении, имеет различные варианты клинического течения. У новорожденных часто отмечается сочетание пристеночного спонтанного пневмоторакса и пневмомедиастинума. Клинически определяется приглушенность тонов сердца, перкуторный коробочный звук над грудиной. Лечение симптоматическое.
Клинически определяется приглушенность тонов сердца, перкуторный коробочный звук над грудиной. Лечение симптоматическое.
Пневмоперитонеум
Пневмоперитонеум обычно является результатом перфорации полого органа на фоне течения некротизирующего энтероколита, но может быть и вариантом СУВ. В этом случае пневмоперитонеум развивается у вентилируемых новорожденных, уже имеющих пневмоторакс и пневмомедиастинум. Лечение пневмоторакса приводит к спонтанному разрешению пневмоперитонеума.
Подкожная эмфизема
Подкожная эмфизема – скопление воздуха в подкожной клетчатке, у новорожденных встречается редко и, в основном, при нарушении техники дренирования плевральных полостей. Характерен симптом «хруста» при пальпации кожи. Лечения данный вид СУВ не требует.
Что это такое, что это вызывает, лечение, осложнения и многое другое
Пневмомедиастинум — очень редкое заболевание, поражающее дыхательную систему.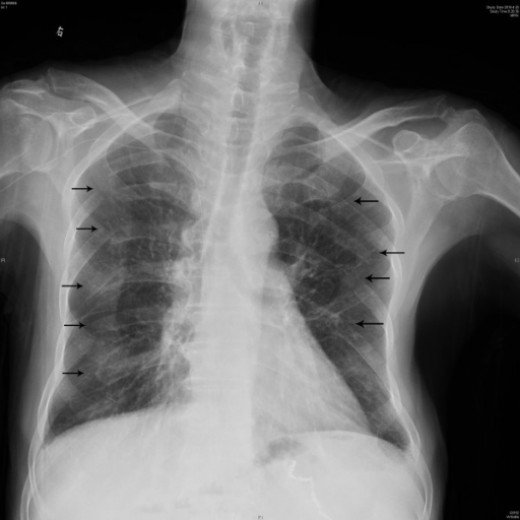 Это когда воздух попадает в верхнюю часть грудной клетки и начинает накапливаться, обычно из-за травм или других заболеваний, которые вызывают утечку воздуха из легких.
Это когда воздух попадает в верхнюю часть грудной клетки и начинает накапливаться, обычно из-за травм или других заболеваний, которые вызывают утечку воздуха из легких.
Это заболевание поражает в основном молодых людей и мужчин.
Пневмомедиастинум чаще встречается у молодых людей, потому что их средостение состоит из рыхлой ткани. С возрастом средостение становится фиброзным.Воздух легче проникает в рыхлую ткань, чем в фиброзную.
Пневмомедиастинум — это состояние двух различных типов:
- Вторичный пневмомедиастинум. Этот тип пневмомедиастинума вызван травмой или повреждением средостения. Это может быть вызвано травмой или травмой, например, ударом тупым предметом, или осложнениями во время хирургических процедур, таких как операции на груди.
- Спонтанный пневмомедиастинум. Этот тип пневмомедиастинума возникает из-за курения или употребления рекреационных наркотиков (метамфетаминов, кокаина и марихуаны).Спонтанный пневмомедиастинум может возникать у людей, у которых нет ранее существовавших заболеваний.
Причины пневмомедиастинума
Как упоминалось выше, основными причинами этого состояния являются травма тупым предметом или повреждение легких из-за злоупотребления психоактивными веществами или медицинских проблем.
Повреждение дыхательных путей может быть вызвано тупой травмой, взрывами или проникающими ранениями.
Медицинские проблемы, которые могут вызвать пневмомедиастинум, включают:
Симптомы пневмомедиастинума
Пневмомедиастинум в основном протекает бессимптомно, что означает, что вы можете не заметить каких-либо явных признаков.Тем не менее, те, кто испытал пневмомедиастинум, сообщали о таких симптомах, как:
- Боль в груди (вызванная глубоким вдохом, чрезмерным кашлем)
- Затрудненное дыхание
- Боль в горле
- Затруднение при глотании
- Изменение голоса
Другие признаки может включать учащенное дыхание, учащенное сердцебиение, низкое кровяное давление и скопление воздуха под кожей.
Диагноз
Ваш врач может провести серию обследований для выявления признаков респираторной недостаточности, сердечной тупости, трещин в шее или признака Хаммана (хруст в верхней части груди).
Вы можете получить:
- Рентген грудной клетки, который выявляет 90% случаев.
- Бронхоскопия для проверки наличия основного респираторного заболевания.
- В экстренных случаях — УЗИ.
Ведение и лечение
Ваш врач может решить оставить вас в больнице примерно на 24 часа для наблюдения. Не беспокойтесь — лечение пневмомедиастинума — это в основном поддерживающая терапия. Пневмомедиастинум проходит самостоятельно, проходит через 1-2 недели и редко рецидивирует.
Поддерживающая терапия помогает лечить пневмомедиастинум. Ваш врач может назначить вам кислород и постельный режим, чтобы помочь в заживлении. Это также поможет вашему телу реабсорбировать просочившийся воздух.
С болью можно справиться с помощью анальгетиков или других препаратов. Боль обычно длится 1-2 дня.
Убедитесь, что в период восстановления вы достаточно отдыхаете. Не делайте слишком много упражнений! Сообщите своему врачу о любых ранее существовавших заболеваниях, таких как хроническая обструктивная болезнь легких и астма.
Осложнения
В редких случаях пневмомедиастинум может длиться дольше двух недель и может привести к осложнениям, таким как коллапс легкого, респираторный компромисс или пневморехис, состояние, при котором воздух попадает в позвоночный канал.
Заключение
Пневмомедиастинум встречается очень редко и обычно со временем проходит. Однако всегда лучше следить за своим респираторным здоровьем, особенно если вы испытываете симптомы пневмомедиастинума или выздоравливаете от них.Если вы чувствуете, что что-то не так, всегда консультируйтесь со своим врачом.
Пневмомедиастинум
J Thorac Dis. 2015 фев; 7 (Дополнение 1): S44 – S49.
, 1 , 2 , 3 , 4 , 5 , 2 , 6 , 6 , 6 , 6 , 6 , 6 , 6 , 6 , 7 , 8 , 6 и 6Константинос Папагианнопулос
2
Константинос Зарогулидис
67
Поступило 10 декабря 2014 г .; Принято 7 января 2015 г.
Copyright 2015 Journal of Thoracic Disease. Все права защищены.Эта статья цитировалась в других статьях в PMC.Abstract
Пневмомедиастинум — это состояние, при котором в средостении присутствует воздух. Это состояние может быть результатом физической травмы или других ситуаций, которые приводят к утечке воздуха из легких, дыхательных путей или кишечника в грудную полость. Пневмомедиастинум — редкая ситуация и возникает при попадании воздуха в средостение.Диагноз можно подтвердить с помощью рентгена грудной клетки или компьютерной томографии грудной клетки. Основным симптомом обычно является сильная центральная боль в груди. Другие симптомы включают затрудненное дыхание, искажение голоса (как при гелии) и подкожную эмфизему, особенно поражающую лицо, шею и грудь. Пневмомедиастинум также может характеризоваться одышкой, которая типична для респираторной системы. Это часто распознается при аускультации по «хрустящему» звуку, синхронизированному с сердечным циклом (хруст Хаммана).Pnemomediastinum может также проявляться симптомами, имитирующими тампонаду сердца, в результате повышенного внутрилегочного давления на венозный кровоток к сердцу. Ткани средостения будут медленно резорбировать воздух в полости, поэтому большинство пневмомедиастинумов лечатся консервативно.
Ключевые слова: Пневмоторакс, пневмомедиастинум, травма, пункция
Определение
Пневмомедиастинум — это термин, определяющий наличие воздуха в средостении. Он также описывается как эмфизема средостения (1-3).
Классификация
Спонтанный пневмомедиастинум (СПМ) () относится к присутствию воздуха в средостении у здоровых в остальном субъектов без очевидного причинного фактора, такого как операция, воздух после вязкой перфорации, наличие инфекции или травмы (1).
Классификация пневмомедиастинума.
В случаях, когда искусственная вентиляция легких не применяется или маневр Вальсальвы не выполняется, воздух в средостении также считается спонтанным (4).Это заболевание наблюдается у значительного процента пациентов, у которых невозможно определить фактор, подтверждающий происхождение пневмомедиастинума (5).
Наличие воздуха в средостении считается вторичным пневмомедиастинумом при выявлении причинного фактора (1-3).
Респираторные заболевания могут вызывать пневмомедиастинум, особенно в периоды обострения с чрезмерным кашлем, например, при астме или респираторных инфекциях (6-8). Обычно индуцирующие факторы включают астму, интерстициальное заболевание легких, ХОБЛ, бронхоэктазы, кисты легких, злокачественные новообразования легких, чрезмерную рвоту и травмы (в том числе ятрогенные).
В последнее время употребление рекреационных наркотиков, таких как кокаин, марихуана, метамфетамин, считается дополнительным фактором, который может вызвать пневмомедиастинум (9,10). К другим состояниям, приводящим к пневмомедиастинуму, относятся выполнение энергичного маневра Вальсальвы, роды, быстрое всплытие аквалангистов, наличие инородных тел в дыхательных путях с захватом воздуха, нейросистема анорексии, занятия спортом и вдыхание токсичных паров (1).
Тем не менее, необходимо отметить, что в нескольких отчетах более широкий термин SPM был разрешен даже при выявлении возможного причинного фактора (1).
Отсутствие таких разъяснений вызвало дискуссии среди авторов, поскольку очевидно, что SPM имеет более благоприятный исход по сравнению с вторичным пневмомедиастинумом
Патофизиология
Сущность была впервые описана Лаенеком в 1827 году (1-3). Хамман в 1939 году описал послеродового пациента с подкожной эмфиземой и пневмомедиастинумом, случаем, известным в настоящее время как синдром Хаммана (11). Macklin и Macklin в 1944 г. представили убедительное объяснение пневмомедиастинума на основе экспериментов, проведенных на кошках: повышение альвеолярного давления вызывает их разрыв, в результате чего выделяется воздух, который, в свою очередь, мигрирует через перибронхиальные и периваскулярные оболочки к средостению (12).
Другое возможное объяснение пневмомедиастинума — аномальное повышение давления в средостении, которое, как и плевральная полость, подвергается пониженному и отрицательному давлению, в результате чего воздух расслаивается между структурами средостения, которые поддерживают органы средостения. Резкое снижение внутрисосудистого давления также может создавать относительный градиент давления в периваскулярных пространствах (1). Затем воздух может расслаиваться на шею, верхнюю часть живота или кожу через рыхлую альвеолярную жировую ткань (подкожная эмфизема) (7).Воздух также может проходить через плевру, вызывая пневмоторакс, или брюшину, что приводит к пневмоперитонеуму (13).
Заболеваемость
Пневмомедиастинум — редкое заболевание, диагностированное в 1 / 44,500 случаев оказания неотложной помощи или у 1 / 100,000 естественных родов, чаще встречается у детей (1 / 800–1 / 15,500) (7). Другие сообщают о заболеваемости 1/25 000 в возрасте от 5 до 34 лет (14). Большинство пациентов составляют мужчины, что составляет 76% случаев (1).
Однако многие авторы считают, что пневмомедиастинум возникает чаще, чем первоначально предполагалось, из-за недостаточной диагностики (3,4), когда многие пациенты воздерживаются от медицинской помощи.В редких случаях патология не может быть идентифицирована на рентгенограмме грудной клетки, и, следовательно, связанные с ней симптомы могут быть связаны с мышечно-скелетной болью или другими незначительными причинами (15).
Клиническая картина
Принято считать, что пневмомедиастинум обычно встречается у молодых пациентов (2,5,7). Одним из возможных объяснений является тот факт, что у молодых людей ткани средостения рыхлые и дряблые, тогда как у пожилых людей плоскости и оболочки фиброзированы, что затрудняет миграцию воздуха.Кроме того, он чаще встречается у мужчин (7/10 случаев) (2,7) и у пациентов с уже существующей астмой или другими респираторными заболеваниями (2,4,5). Во многих случаях пациенты обращаются со спонтанным пневмотораксом (2,10). Высокое, худощавое мужское телосложение обычно считается наиболее вероятным с пневмомедиастинумом; однако пациенты с ожирением не избавлены от этой патологии (16).
Основным симптомом является боль в груди (кобаши), обычно загрудинная, с иррадиацией в шею или спину.Сообщается, что он составляет от 60 до 100% (1,5,6). Боль возникает внезапно и остро или возникает после обострения основной патологии, такой как астма. Некоторые авторы предполагают, что при отсутствии очевидного причинного фактора клиницисты должны сохранять высокую подозрительность на пневмомедиастинум, особенно в случаях, когда у молодых людей возникает острая боль в груди (5). Другие частые симптомы включают одышку (75%), приступы кашля (80%), боль в шее (36%), рвоту или дисфагию, которые, однако, могут быть связаны с возможным основным заболеванием.В случаях SPM обычно не сообщается о жалобах (21-51%) и не может быть обнаружен индуцирующий фактор (5,6).
Подкожная эмфизема выявляется у 70% пациентов с диагностированным пневмомедиастинумом (6,7,9,10). Другие признаки включают ринолалию (носовой голос, который возникает из-за расслоения воздуха на мягкое небо), охриплость голоса и отек шеи, в зависимости от основной патологии (7). Клиническая оценка может также выявить тахикардию, тахипноэ или тревогу у большинства пациентов, однако в целом они хорошо выглядят.Следует искать особый знак с нечастым появлением (6,9,10), известный как знак Хаммана; это наличие хруста или щелчка средостения при аускультации над верхушкой сердца и левым краем грудины, синхронными с сердцебиением (2).
Злокачественным пневмомедиастинумом считается скопление значительного количества воздуха в средостении, вызывающее обструкцию сосудов или трахей и вызывающее соответствующие симптомы и признаки тампонады и снижение венозного возврата.Было описано всего несколько случаев этого неблагоприятного проявления, и это явление можно считать редким.
Как упоминалось ранее, пневмоторакс может быть основным признаком, с частотой 40% в некоторых исследованиях (10). Опять же, сообщалось только о нескольких случаях напряженного пневмоторакса.
Диагноз
Диагноз обычно устанавливают при простой передней пленке грудной клетки с просвечивающими полосами, пузырьками воздуха, очерчивающими структуры средостения, и видимой медиастинальной плеврой (, , ).Это исследование может поставить диагноз почти в 90% опубликованных серий (6,9,10). Боковая пленка грудной клетки требуется редко.
Предлагаемый алгоритм лечения пневмомедиастинума.
Снимок грудной клетки молодого пациента мужского пола с болью в груди. Снимок грудной клетки показал, что воздух в средостении проходит вдоль медиальной границы нисходящей аорты.
Недавние серии исследований рассматривают компьютерную томографию грудной клетки как рутинный диагностический метод для оценки степени пневмомедиастинума (т.е. легкой, средней или тяжелой степени) подтвердить диагноз в подозрительных случаях с помощью безрезультатного рентгенологического исследования грудной клетки и выявить причинные факторы или патологии (). Кроме того, это необходимо для того, чтобы различать пневмомедиастинум и пневмоперикард (воздух в перикарде, а не на преперикарде), которые могут иметь менее благоприятное течение и могут потребовать лечения. Наличие пневмоторакса, пропущенного на простом рентгеновском снимке грудной клетки, в случаях тяжелой подкожной эмфиземы также может быть подтверждено с помощью компьютерной томографии.
(A, B) Компьютерная томография того же пациента, что и на, подтверждает наличие воздуха средостения, очерчивающего органы средостения.
Бронхоскопия, эзофагоскопия или эзофагография обычно не требуются при SPM; если не предполагается или не подтверждена основная патология на основании представлений и анамнеза. Подробная информация о предыдущем состоянии здоровья пациента и событиях имеет первостепенное значение, и ее нельзя переоценить.
УЗИ средостения в последнее время применяется в отделениях неотложной и неотложной помощи для выявления пневмомедиастинума в случаях крайней необходимости.
В литературе описано множество образцов воздуха, очерчивающих внутригрудные структуры, на основе рентгенограмм грудной клетки или данных компьютерной томографии; тимический парус (поднятие тимуса из-за воздуха, в основном наблюдается у детей), кольцевой признак (вызванный воздухом, окружающим легочную артерию или одну из ее основных ветвей), двойная бронхиальная стенка, непрерывный признак диафрагмы или воздух, прилегающий к гемидиафрагме или позвоночнику (1,15,17,18).
Неубедительные лабораторные данные включают повышение уровня лейкоцитов или С-реактивного белка.Также были описаны отклонения ЭКГ, не имеющие значительной клинической значимости (1,19).
Некоторые авторы, основываясь на высоком подозрении и увеличении заболеваемости легочными заболеваниями, предположили, что тесты функции легких должны проводиться в спонтанных случаях без очевидных усугубляющих факторов, особенно у детей (4).
Лечение
Пневмомедиастинум обычно считается доброкачественным заболеванием, не имеющим клинической значимости с хорошим прогнозом. После того, как диагностический подход исключил значительную патологию, лечение пневмомедиастинума направлено на облегчение симптомов (1, 20).
После постановки диагноза пациенты обычно госпитализируются на срок не менее 24 часов только для наблюдения. Следует избегать физических нагрузок и обеспечивать постельный режим. Боль купируется анальгетиками в соответствии с протоколами индивидуального отделения. Также следует назначать успокаивающие препараты. Кашель следует подавлять соответствующими противокашлевыми средствами. Введение O 2 может увеличить абсорбцию газа в шесть раз, поэтому его следует учитывать ().
При любом обострении ранее существовавшей патологии, такой как астма или ХОБЛ, необходимо адекватное наблюдение.Большинство авторов полагают, что контроль боли и стабильность пневмомедиастинума, а также устранение таких осложнений, как пневмоторакс, должны рассматриваться как адекватные для выписки таких пациентов.
Редкие уплотнения пневмомедиастинума — это скопление значительного количества воздуха в средостении в большинстве случаев из-за пропущенной травмы пищевода / легкого, которая вызывает серьезную утечку воздуха. В этих случаях, хотя и редко, простой пневмомедиастинум может прогрессировать до злокачественного, что приводит к тампонаде и сжатию дыхательных путей.В таких случаях для декомпрессии может потребоваться ВАТС или даже торакотомия (9). Развитие пневмоперикарда может очень редко вызывать тампонаду, которая может потребовать хирургической эвакуации с помощью субксифоидного разреза или VATS (5) (, , , ).
Этот молодой пациент обратился с жалобами на кашель и боль в груди. Снимок грудной клетки показывает хирургическую эмфизему.
КТ грудной клетки этого пациента обнаружила воздух в переднем средостении.
Другие осложнения пневмомедиастинума включают обширную подкожную эмфизему или пневмоторакс, которые обычно требуют незначительных вмешательств, таких как разрезы кожи и дренирование грудной клетки.Воздух также может расслаиваться в заглоточном и забрюшинном пространстве, вызывая дискомфорт и нарушение дыхания. В редких случаях воздух может расслаиваться между средостением и верхним отделом позвоночника, вызывая кровохарканье (свободный воздух в позвоночном канале) (21).
Результат
Сообщалось о рецидивах, поэтому рекомендуется последующее наблюдение. Спонтанный пневмодедиастинум обычно проходит сам по себе, но также сообщалось о длительных случаях (> 2 месяцев) (6). В целом сообщалось о нескольких рецидивах пневмомедиастинума, приводящих к его доброкачественному развитию (22).В случае рецидива следует провести дополнительную диагностическую оценку с целью выявления любых пропущенных основных патологий, таких как патология легких или пищевода. Как указывалось ранее, некоторые авторы предлагали выполнять, например, функциональные пробы легких, чтобы выявить пропущенные легочные основные заболевания.
Однако предполагается, что из-за редкости повторяющихся инцидентов не требуется долгосрочного наблюдения, если не указано иное (1,20).
Благодарности
Раскрытие информации: Авторы заявляют об отсутствии конфликта интересов.
Ссылки
1. Агут А., Талавера Дж., Буэндиа А. и др. Визуализирующий диагноз — спонтанный пневмомедиастинум, вторичный по отношению к первичной легочной патологии у далматинской собаки. Vet Radiol Ultrasound 2014. [Epub перед печатью]. [PubMed] [Google Scholar] 2. Кобаши Ю., Окимото Н., Мацусима Т. и др. Сравнительное исследование эмфиземы средостения по этиологии. Intern Med 2002; 41: 277-82. [PubMed] [Google Scholar] 4. Чиу С.Ю., Вонг К.С., Яо Т.С. и др. Сравнение астматического и неастматического спонтанного пневмомедиастинума у детей.Азиатский Pac J Allergy Immunol 2005; 23: 19-22. [PubMed] [Google Scholar] 5. Macia I, Moya J, Ramos R и др. Спонтанный пневмомедиастинум: 41 случай. Eur J Cardiothorac Surg 2007; 31: 1110-4. [PubMed] [Google Scholar] 6. Касерес М., Али С.З., Брауд Р. и др. Спонтанный пневмомедиастинум: сравнительное исследование и обзор литературы. Ann Thorac Surg 2008; 86: 962-6. [PubMed] [Google Scholar] 7. Руссо А., Дель Веккио С., Заоттини А. и др. Роль экстренного ультразвукового исследования грудной клетки при спонтанном пневмомедиастинуме.Два отчета о болезни. Г Чир 2012; 33: 285-96. [PubMed] [Google Scholar] 8. Чу С.М., Леунг Ю.Й., Хуэй Дж.Й. и др. Спонтанный пневмомедиастинум у пациентов с тяжелым острым респираторным синдромом. Eur Respir J 2004; 23: 802-4. [PubMed] [Google Scholar] 9. Перна В., Вила Э, Гуэльбензу Дж. Дж. И др. Пневмомедиастинум: действительно ли это доброкачественное образование? Когда это можно считать спонтанным? Наш опыт лечения 47 взрослых пациентов. Eur J Cardiothorac Surg 2010; 37: 573-5. [PubMed] [Google Scholar] 10. Айер В.Н., Джоши А.Ю., Рю Дж. Х.Спонтанный пневмомедиастинум: анализ 62 последовательных взрослых пациентов. Mayo Clin Proc 2009; 84: 417-21. [Бесплатная статья PMC] [PubMed] [Google Scholar] 11. Хамман Л. Спонтанная эмфизема средостения. Булл Johns Hopkins Hosp 1939; 64: 1-21. [Google Scholar] 12. Macklin MT, Macklin CC. Злокачественная интерстициальная эмфизема легких и средостения как важное скрытое осложнение многих респираторных заболеваний и других состояний: интерпретация клинической литературы в свете лабораторного эксперимента.Медицина 1944; 23: 281-358. [Google Scholar] 13. Пуян П., Пурукхерр М., Саммерс Дж. А. и др. Пневмомедиастинум, пневмоперикард и эпидуральный пневматоз при ДКА. J. Осложнения диабета 2004; 18: 242-7. [PubMed] [Google Scholar] 14. Jougon JB, Ballester M, Delcambre F, et al. Оценка спонтанного пневмомедиастинума: опыт с 12 пациентами. Энн Торак Сург 2003; 75: 1711-4. [PubMed] [Google Scholar] 15. Канеки Т., Кубо К., Кавашима А. и др. Спонтанный пневмомедиастинум у 33 больных: результаты компьютерной томографии грудной клетки для диагностики легкого типа.Дыхание 2000; 67: 408-11. [PubMed] [Google Scholar] 16. Монделло Б., Павия Р., Руджери П. и др. Спонтанный пневмомедиастинум: опыт у 18 взрослых пациентов. Легкое 2007; 185: 9-14. [PubMed] [Google Scholar] 17. Moseley JE. Локализованный пневмомедиастинум у новорожденного. Знак тимуса «парус спинакера». Радиология 1960; 75: 788-90. [PubMed] [Google Scholar] 18. Хаммонд Д.И. Признак «кольцо вокруг артерии» при пневмомедиастинуме. J Can Assoc Radiol 1984; 35: 88-9. [PubMed] [Google Scholar] 19. Такада К., Мацумото С., Хирамацу Т. и др.Ведение спонтанного пневмомедиастинума на основании клинического опыта 25 случаев. Респир Мед 2008; 102: 1329-34. [PubMed] [Google Scholar] 20. Куллиас Г.Дж., Корколис Д.П., Ван XJ и др. Текущая оценка и лечение спонтанного пневмомедиастинума: опыт у 24 взрослых пациентов. Eur J Cardiothorac Surg 2004; 25: 852-5. [PubMed] [Google Scholar] 21. Аль-Муфарредж Ф., Гарагозло Ф., Темпеста Б. и др. Спонтанное шейно-грудо-поясничное пневморрахис, пневмомедиастинум и пневмоперитонеум. Clin Respir J 2009; 3: 239-43.[PubMed] [Google Scholar] 22. Геразунис М., Атанассиади К., Каланци Н. и др. Спонтанный пневмомедиастинум: редкое доброкачественное образование. J Thorac Cardiovasc Surg 2003; 126: 774-6. [PubMed] [Google Scholar]Pneumomediastinum
J Thorac Dis. 2015 фев; 7 (Дополнение 1): S44 – S49.
, 1 , 2 , 3 , 4 , 5 , 2 , 6 , 6 , 6 , 6 , 6 , 6 , 6 , 6 , 7 , 8 , 6 и 6Константинос Папагианнопулос
2
Константинос Зарогулидис
67
Поступило 10 декабря 2014 г .; Принято 7 января 2015 г.
Copyright 2015 Journal of Thoracic Disease. Все права защищены.Эта статья цитировалась в других статьях в PMC.Abstract
Пневмомедиастинум — это состояние, при котором в средостении присутствует воздух. Это состояние может быть результатом физической травмы или других ситуаций, которые приводят к утечке воздуха из легких, дыхательных путей или кишечника в грудную полость. Пневмомедиастинум — редкая ситуация и возникает при попадании воздуха в средостение.Диагноз можно подтвердить с помощью рентгена грудной клетки или компьютерной томографии грудной клетки. Основным симптомом обычно является сильная центральная боль в груди. Другие симптомы включают затрудненное дыхание, искажение голоса (как при гелии) и подкожную эмфизему, особенно поражающую лицо, шею и грудь. Пневмомедиастинум также может характеризоваться одышкой, которая типична для респираторной системы. Это часто распознается при аускультации по «хрустящему» звуку, синхронизированному с сердечным циклом (хруст Хаммана).Pnemomediastinum может также проявляться симптомами, имитирующими тампонаду сердца, в результате повышенного внутрилегочного давления на венозный кровоток к сердцу. Ткани средостения будут медленно резорбировать воздух в полости, поэтому большинство пневмомедиастинумов лечатся консервативно.
Ключевые слова: Пневмоторакс, пневмомедиастинум, травма, пункция
Определение
Пневмомедиастинум — это термин, определяющий наличие воздуха в средостении. Он также описывается как эмфизема средостения (1-3).
Классификация
Спонтанный пневмомедиастинум (СПМ) () относится к присутствию воздуха в средостении у здоровых в остальном субъектов без очевидного причинного фактора, такого как операция, воздух после вязкой перфорации, наличие инфекции или травмы (1).
Классификация пневмомедиастинума.
В случаях, когда искусственная вентиляция легких не применяется или маневр Вальсальвы не выполняется, воздух в средостении также считается спонтанным (4).Это заболевание наблюдается у значительного процента пациентов, у которых невозможно определить фактор, подтверждающий происхождение пневмомедиастинума (5).
Наличие воздуха в средостении считается вторичным пневмомедиастинумом при выявлении причинного фактора (1-3).
Респираторные заболевания могут вызывать пневмомедиастинум, особенно в периоды обострения с чрезмерным кашлем, например, при астме или респираторных инфекциях (6-8). Обычно индуцирующие факторы включают астму, интерстициальное заболевание легких, ХОБЛ, бронхоэктазы, кисты легких, злокачественные новообразования легких, чрезмерную рвоту и травмы (в том числе ятрогенные).
В последнее время употребление рекреационных наркотиков, таких как кокаин, марихуана, метамфетамин, считается дополнительным фактором, который может вызвать пневмомедиастинум (9,10). К другим состояниям, приводящим к пневмомедиастинуму, относятся выполнение энергичного маневра Вальсальвы, роды, быстрое всплытие аквалангистов, наличие инородных тел в дыхательных путях с захватом воздуха, нейросистема анорексии, занятия спортом и вдыхание токсичных паров (1).
Тем не менее, необходимо отметить, что в нескольких отчетах более широкий термин SPM был разрешен даже при выявлении возможного причинного фактора (1).
Отсутствие таких разъяснений вызвало дискуссии среди авторов, поскольку очевидно, что SPM имеет более благоприятный исход по сравнению с вторичным пневмомедиастинумом
Патофизиология
Сущность была впервые описана Лаенеком в 1827 году (1-3). Хамман в 1939 году описал послеродового пациента с подкожной эмфиземой и пневмомедиастинумом, случаем, известным в настоящее время как синдром Хаммана (11). Macklin и Macklin в 1944 г. представили убедительное объяснение пневмомедиастинума на основе экспериментов, проведенных на кошках: повышение альвеолярного давления вызывает их разрыв, в результате чего выделяется воздух, который, в свою очередь, мигрирует через перибронхиальные и периваскулярные оболочки к средостению (12).
Другое возможное объяснение пневмомедиастинума — аномальное повышение давления в средостении, которое, как и плевральная полость, подвергается пониженному и отрицательному давлению, в результате чего воздух расслаивается между структурами средостения, которые поддерживают органы средостения. Резкое снижение внутрисосудистого давления также может создавать относительный градиент давления в периваскулярных пространствах (1). Затем воздух может расслаиваться на шею, верхнюю часть живота или кожу через рыхлую альвеолярную жировую ткань (подкожная эмфизема) (7).Воздух также может проходить через плевру, вызывая пневмоторакс, или брюшину, что приводит к пневмоперитонеуму (13).
Заболеваемость
Пневмомедиастинум — редкое заболевание, диагностированное в 1 / 44,500 случаев оказания неотложной помощи или у 1 / 100,000 естественных родов, чаще встречается у детей (1 / 800–1 / 15,500) (7). Другие сообщают о заболеваемости 1/25 000 в возрасте от 5 до 34 лет (14). Большинство пациентов составляют мужчины, что составляет 76% случаев (1).
Однако многие авторы считают, что пневмомедиастинум возникает чаще, чем первоначально предполагалось, из-за недостаточной диагностики (3,4), когда многие пациенты воздерживаются от медицинской помощи.В редких случаях патология не может быть идентифицирована на рентгенограмме грудной клетки, и, следовательно, связанные с ней симптомы могут быть связаны с мышечно-скелетной болью или другими незначительными причинами (15).
Клиническая картина
Принято считать, что пневмомедиастинум обычно встречается у молодых пациентов (2,5,7). Одним из возможных объяснений является тот факт, что у молодых людей ткани средостения рыхлые и дряблые, тогда как у пожилых людей плоскости и оболочки фиброзированы, что затрудняет миграцию воздуха.Кроме того, он чаще встречается у мужчин (7/10 случаев) (2,7) и у пациентов с уже существующей астмой или другими респираторными заболеваниями (2,4,5). Во многих случаях пациенты обращаются со спонтанным пневмотораксом (2,10). Высокое, худощавое мужское телосложение обычно считается наиболее вероятным с пневмомедиастинумом; однако пациенты с ожирением не избавлены от этой патологии (16).
Основным симптомом является боль в груди (кобаши), обычно загрудинная, с иррадиацией в шею или спину.Сообщается, что он составляет от 60 до 100% (1,5,6). Боль возникает внезапно и остро или возникает после обострения основной патологии, такой как астма. Некоторые авторы предполагают, что при отсутствии очевидного причинного фактора клиницисты должны сохранять высокую подозрительность на пневмомедиастинум, особенно в случаях, когда у молодых людей возникает острая боль в груди (5). Другие частые симптомы включают одышку (75%), приступы кашля (80%), боль в шее (36%), рвоту или дисфагию, которые, однако, могут быть связаны с возможным основным заболеванием.В случаях SPM обычно не сообщается о жалобах (21-51%) и не может быть обнаружен индуцирующий фактор (5,6).
Подкожная эмфизема выявляется у 70% пациентов с диагностированным пневмомедиастинумом (6,7,9,10). Другие признаки включают ринолалию (носовой голос, который возникает из-за расслоения воздуха на мягкое небо), охриплость голоса и отек шеи, в зависимости от основной патологии (7). Клиническая оценка может также выявить тахикардию, тахипноэ или тревогу у большинства пациентов, однако в целом они хорошо выглядят.Следует искать особый знак с нечастым появлением (6,9,10), известный как знак Хаммана; это наличие хруста или щелчка средостения при аускультации над верхушкой сердца и левым краем грудины, синхронными с сердцебиением (2).
Злокачественным пневмомедиастинумом считается скопление значительного количества воздуха в средостении, вызывающее обструкцию сосудов или трахей и вызывающее соответствующие симптомы и признаки тампонады и снижение венозного возврата.Было описано всего несколько случаев этого неблагоприятного проявления, и это явление можно считать редким.
Как упоминалось ранее, пневмоторакс может быть основным признаком, с частотой 40% в некоторых исследованиях (10). Опять же, сообщалось только о нескольких случаях напряженного пневмоторакса.
Диагноз
Диагноз обычно устанавливают при простой передней пленке грудной клетки с просвечивающими полосами, пузырьками воздуха, очерчивающими структуры средостения, и видимой медиастинальной плеврой (, , ).Это исследование может поставить диагноз почти в 90% опубликованных серий (6,9,10). Боковая пленка грудной клетки требуется редко.
Предлагаемый алгоритм лечения пневмомедиастинума.
Снимок грудной клетки молодого пациента мужского пола с болью в груди. Снимок грудной клетки показал, что воздух в средостении проходит вдоль медиальной границы нисходящей аорты.
Недавние серии исследований рассматривают компьютерную томографию грудной клетки как рутинный диагностический метод для оценки степени пневмомедиастинума (т.е. легкой, средней или тяжелой степени) подтвердить диагноз в подозрительных случаях с помощью безрезультатного рентгенологического исследования грудной клетки и выявить причинные факторы или патологии (). Кроме того, это необходимо для того, чтобы различать пневмомедиастинум и пневмоперикард (воздух в перикарде, а не на преперикарде), которые могут иметь менее благоприятное течение и могут потребовать лечения. Наличие пневмоторакса, пропущенного на простом рентгеновском снимке грудной клетки, в случаях тяжелой подкожной эмфиземы также может быть подтверждено с помощью компьютерной томографии.
(A, B) Компьютерная томография того же пациента, что и на, подтверждает наличие воздуха средостения, очерчивающего органы средостения.
Бронхоскопия, эзофагоскопия или эзофагография обычно не требуются при SPM; если не предполагается или не подтверждена основная патология на основании представлений и анамнеза. Подробная информация о предыдущем состоянии здоровья пациента и событиях имеет первостепенное значение, и ее нельзя переоценить.
УЗИ средостения в последнее время применяется в отделениях неотложной и неотложной помощи для выявления пневмомедиастинума в случаях крайней необходимости.
В литературе описано множество образцов воздуха, очерчивающих внутригрудные структуры, на основе рентгенограмм грудной клетки или данных компьютерной томографии; тимический парус (поднятие тимуса из-за воздуха, в основном наблюдается у детей), кольцевой признак (вызванный воздухом, окружающим легочную артерию или одну из ее основных ветвей), двойная бронхиальная стенка, непрерывный признак диафрагмы или воздух, прилегающий к гемидиафрагме или позвоночнику (1,15,17,18).
Неубедительные лабораторные данные включают повышение уровня лейкоцитов или С-реактивного белка.Также были описаны отклонения ЭКГ, не имеющие значительной клинической значимости (1,19).
Некоторые авторы, основываясь на высоком подозрении и увеличении заболеваемости легочными заболеваниями, предположили, что тесты функции легких должны проводиться в спонтанных случаях без очевидных усугубляющих факторов, особенно у детей (4).
Лечение
Пневмомедиастинум обычно считается доброкачественным заболеванием, не имеющим клинической значимости с хорошим прогнозом. После того, как диагностический подход исключил значительную патологию, лечение пневмомедиастинума направлено на облегчение симптомов (1, 20).
После постановки диагноза пациенты обычно госпитализируются на срок не менее 24 часов только для наблюдения. Следует избегать физических нагрузок и обеспечивать постельный режим. Боль купируется анальгетиками в соответствии с протоколами индивидуального отделения. Также следует назначать успокаивающие препараты. Кашель следует подавлять соответствующими противокашлевыми средствами. Введение O 2 может увеличить абсорбцию газа в шесть раз, поэтому его следует учитывать ().
При любом обострении ранее существовавшей патологии, такой как астма или ХОБЛ, необходимо адекватное наблюдение.Большинство авторов полагают, что контроль боли и стабильность пневмомедиастинума, а также устранение таких осложнений, как пневмоторакс, должны рассматриваться как адекватные для выписки таких пациентов.
Редкие уплотнения пневмомедиастинума — это скопление значительного количества воздуха в средостении в большинстве случаев из-за пропущенной травмы пищевода / легкого, которая вызывает серьезную утечку воздуха. В этих случаях, хотя и редко, простой пневмомедиастинум может прогрессировать до злокачественного, что приводит к тампонаде и сжатию дыхательных путей.В таких случаях для декомпрессии может потребоваться ВАТС или даже торакотомия (9). Развитие пневмоперикарда может очень редко вызывать тампонаду, которая может потребовать хирургической эвакуации с помощью субксифоидного разреза или VATS (5) (, , , ).
Этот молодой пациент обратился с жалобами на кашель и боль в груди. Снимок грудной клетки показывает хирургическую эмфизему.
КТ грудной клетки этого пациента обнаружила воздух в переднем средостении.
Другие осложнения пневмомедиастинума включают обширную подкожную эмфизему или пневмоторакс, которые обычно требуют незначительных вмешательств, таких как разрезы кожи и дренирование грудной клетки.Воздух также может расслаиваться в заглоточном и забрюшинном пространстве, вызывая дискомфорт и нарушение дыхания. В редких случаях воздух может расслаиваться между средостением и верхним отделом позвоночника, вызывая кровохарканье (свободный воздух в позвоночном канале) (21).
Результат
Сообщалось о рецидивах, поэтому рекомендуется последующее наблюдение. Спонтанный пневмодедиастинум обычно проходит сам по себе, но также сообщалось о длительных случаях (> 2 месяцев) (6). В целом сообщалось о нескольких рецидивах пневмомедиастинума, приводящих к его доброкачественному развитию (22).В случае рецидива следует провести дополнительную диагностическую оценку с целью выявления любых пропущенных основных патологий, таких как патология легких или пищевода. Как указывалось ранее, некоторые авторы предлагали выполнять, например, функциональные пробы легких, чтобы выявить пропущенные легочные основные заболевания.
Однако предполагается, что из-за редкости повторяющихся инцидентов не требуется долгосрочного наблюдения, если не указано иное (1,20).
Благодарности
Раскрытие информации: Авторы заявляют об отсутствии конфликта интересов.
Ссылки
1. Агут А., Талавера Дж., Буэндиа А. и др. Визуализирующий диагноз — спонтанный пневмомедиастинум, вторичный по отношению к первичной легочной патологии у далматинской собаки. Vet Radiol Ultrasound 2014. [Epub перед печатью]. [PubMed] [Google Scholar] 2. Кобаши Ю., Окимото Н., Мацусима Т. и др. Сравнительное исследование эмфиземы средостения по этиологии. Intern Med 2002; 41: 277-82. [PubMed] [Google Scholar] 4. Чиу С.Ю., Вонг К.С., Яо Т.С. и др. Сравнение астматического и неастматического спонтанного пневмомедиастинума у детей.Азиатский Pac J Allergy Immunol 2005; 23: 19-22. [PubMed] [Google Scholar] 5. Macia I, Moya J, Ramos R и др. Спонтанный пневмомедиастинум: 41 случай. Eur J Cardiothorac Surg 2007; 31: 1110-4. [PubMed] [Google Scholar] 6. Касерес М., Али С.З., Брауд Р. и др. Спонтанный пневмомедиастинум: сравнительное исследование и обзор литературы. Ann Thorac Surg 2008; 86: 962-6. [PubMed] [Google Scholar] 7. Руссо А., Дель Веккио С., Заоттини А. и др. Роль экстренного ультразвукового исследования грудной клетки при спонтанном пневмомедиастинуме.Два отчета о болезни. Г Чир 2012; 33: 285-96. [PubMed] [Google Scholar] 8. Чу С.М., Леунг Ю.Й., Хуэй Дж.Й. и др. Спонтанный пневмомедиастинум у пациентов с тяжелым острым респираторным синдромом. Eur Respir J 2004; 23: 802-4. [PubMed] [Google Scholar] 9. Перна В., Вила Э, Гуэльбензу Дж. Дж. И др. Пневмомедиастинум: действительно ли это доброкачественное образование? Когда это можно считать спонтанным? Наш опыт лечения 47 взрослых пациентов. Eur J Cardiothorac Surg 2010; 37: 573-5. [PubMed] [Google Scholar] 10. Айер В.Н., Джоши А.Ю., Рю Дж. Х.Спонтанный пневмомедиастинум: анализ 62 последовательных взрослых пациентов. Mayo Clin Proc 2009; 84: 417-21. [Бесплатная статья PMC] [PubMed] [Google Scholar] 11. Хамман Л. Спонтанная эмфизема средостения. Булл Johns Hopkins Hosp 1939; 64: 1-21. [Google Scholar] 12. Macklin MT, Macklin CC. Злокачественная интерстициальная эмфизема легких и средостения как важное скрытое осложнение многих респираторных заболеваний и других состояний: интерпретация клинической литературы в свете лабораторного эксперимента.Медицина 1944; 23: 281-358. [Google Scholar] 13. Пуян П., Пурукхерр М., Саммерс Дж. А. и др. Пневмомедиастинум, пневмоперикард и эпидуральный пневматоз при ДКА. J. Осложнения диабета 2004; 18: 242-7. [PubMed] [Google Scholar] 14. Jougon JB, Ballester M, Delcambre F, et al. Оценка спонтанного пневмомедиастинума: опыт с 12 пациентами. Энн Торак Сург 2003; 75: 1711-4. [PubMed] [Google Scholar] 15. Канеки Т., Кубо К., Кавашима А. и др. Спонтанный пневмомедиастинум у 33 больных: результаты компьютерной томографии грудной клетки для диагностики легкого типа.Дыхание 2000; 67: 408-11. [PubMed] [Google Scholar] 16. Монделло Б., Павия Р., Руджери П. и др. Спонтанный пневмомедиастинум: опыт у 18 взрослых пациентов. Легкое 2007; 185: 9-14. [PubMed] [Google Scholar] 17. Moseley JE. Локализованный пневмомедиастинум у новорожденного. Знак тимуса «парус спинакера». Радиология 1960; 75: 788-90. [PubMed] [Google Scholar] 18. Хаммонд Д.И. Признак «кольцо вокруг артерии» при пневмомедиастинуме. J Can Assoc Radiol 1984; 35: 88-9. [PubMed] [Google Scholar] 19. Такада К., Мацумото С., Хирамацу Т. и др.Ведение спонтанного пневмомедиастинума на основании клинического опыта 25 случаев. Респир Мед 2008; 102: 1329-34. [PubMed] [Google Scholar] 20. Куллиас Г.Дж., Корколис Д.П., Ван XJ и др. Текущая оценка и лечение спонтанного пневмомедиастинума: опыт у 24 взрослых пациентов. Eur J Cardiothorac Surg 2004; 25: 852-5. [PubMed] [Google Scholar] 21. Аль-Муфарредж Ф., Гарагозло Ф., Темпеста Б. и др. Спонтанное шейно-грудо-поясничное пневморрахис, пневмомедиастинум и пневмоперитонеум. Clin Respir J 2009; 3: 239-43.[PubMed] [Google Scholar] 22. Геразунис М., Атанассиади К., Каланци Н. и др. Спонтанный пневмомедиастинум: редкое доброкачественное образование. J Thorac Cardiovasc Surg 2003; 126: 774-6. [PubMed] [Google Scholar]Pneumomediastinum
J Thorac Dis. 2015 фев; 7 (Дополнение 1): S44 – S49.
, 1 , 2 , 3 , 4 , 5 , 2 , 6 , 6 , 6 , 6 , 6 , 6 , 6 , 6 , 7 , 8 , 6 и 6Константинос Папагианнопулос
2
Константинос Зарогулидис
67
Поступило 10 декабря 2014 г .; Принято 7 января 2015 г.
Copyright 2015 Journal of Thoracic Disease. Все права защищены.Эта статья цитировалась в других статьях в PMC.Abstract
Пневмомедиастинум — это состояние, при котором в средостении присутствует воздух. Это состояние может быть результатом физической травмы или других ситуаций, которые приводят к утечке воздуха из легких, дыхательных путей или кишечника в грудную полость. Пневмомедиастинум — редкая ситуация и возникает при попадании воздуха в средостение.Диагноз можно подтвердить с помощью рентгена грудной клетки или компьютерной томографии грудной клетки. Основным симптомом обычно является сильная центральная боль в груди. Другие симптомы включают затрудненное дыхание, искажение голоса (как при гелии) и подкожную эмфизему, особенно поражающую лицо, шею и грудь. Пневмомедиастинум также может характеризоваться одышкой, которая типична для респираторной системы. Это часто распознается при аускультации по «хрустящему» звуку, синхронизированному с сердечным циклом (хруст Хаммана).Pnemomediastinum может также проявляться симптомами, имитирующими тампонаду сердца, в результате повышенного внутрилегочного давления на венозный кровоток к сердцу. Ткани средостения будут медленно резорбировать воздух в полости, поэтому большинство пневмомедиастинумов лечатся консервативно.
Ключевые слова: Пневмоторакс, пневмомедиастинум, травма, пункция
Определение
Пневмомедиастинум — это термин, определяющий наличие воздуха в средостении. Он также описывается как эмфизема средостения (1-3).
Классификация
Спонтанный пневмомедиастинум (СПМ) () относится к присутствию воздуха в средостении у здоровых в остальном субъектов без очевидного причинного фактора, такого как операция, воздух после вязкой перфорации, наличие инфекции или травмы (1).
Классификация пневмомедиастинума.
В случаях, когда искусственная вентиляция легких не применяется или маневр Вальсальвы не выполняется, воздух в средостении также считается спонтанным (4).Это заболевание наблюдается у значительного процента пациентов, у которых невозможно определить фактор, подтверждающий происхождение пневмомедиастинума (5).
Наличие воздуха в средостении считается вторичным пневмомедиастинумом при выявлении причинного фактора (1-3).
Респираторные заболевания могут вызывать пневмомедиастинум, особенно в периоды обострения с чрезмерным кашлем, например, при астме или респираторных инфекциях (6-8). Обычно индуцирующие факторы включают астму, интерстициальное заболевание легких, ХОБЛ, бронхоэктазы, кисты легких, злокачественные новообразования легких, чрезмерную рвоту и травмы (в том числе ятрогенные).
В последнее время употребление рекреационных наркотиков, таких как кокаин, марихуана, метамфетамин, считается дополнительным фактором, который может вызвать пневмомедиастинум (9,10). К другим состояниям, приводящим к пневмомедиастинуму, относятся выполнение энергичного маневра Вальсальвы, роды, быстрое всплытие аквалангистов, наличие инородных тел в дыхательных путях с захватом воздуха, нейросистема анорексии, занятия спортом и вдыхание токсичных паров (1).
Тем не менее, необходимо отметить, что в нескольких отчетах более широкий термин SPM был разрешен даже при выявлении возможного причинного фактора (1).
Отсутствие таких разъяснений вызвало дискуссии среди авторов, поскольку очевидно, что SPM имеет более благоприятный исход по сравнению с вторичным пневмомедиастинумом
Патофизиология
Сущность была впервые описана Лаенеком в 1827 году (1-3). Хамман в 1939 году описал послеродового пациента с подкожной эмфиземой и пневмомедиастинумом, случаем, известным в настоящее время как синдром Хаммана (11). Macklin и Macklin в 1944 г. представили убедительное объяснение пневмомедиастинума на основе экспериментов, проведенных на кошках: повышение альвеолярного давления вызывает их разрыв, в результате чего выделяется воздух, который, в свою очередь, мигрирует через перибронхиальные и периваскулярные оболочки к средостению (12).
Другое возможное объяснение пневмомедиастинума — аномальное повышение давления в средостении, которое, как и плевральная полость, подвергается пониженному и отрицательному давлению, в результате чего воздух расслаивается между структурами средостения, которые поддерживают органы средостения. Резкое снижение внутрисосудистого давления также может создавать относительный градиент давления в периваскулярных пространствах (1). Затем воздух может расслаиваться на шею, верхнюю часть живота или кожу через рыхлую альвеолярную жировую ткань (подкожная эмфизема) (7).Воздух также может проходить через плевру, вызывая пневмоторакс, или брюшину, что приводит к пневмоперитонеуму (13).
Заболеваемость
Пневмомедиастинум — редкое заболевание, диагностированное в 1 / 44,500 случаев оказания неотложной помощи или у 1 / 100,000 естественных родов, чаще встречается у детей (1 / 800–1 / 15,500) (7). Другие сообщают о заболеваемости 1/25 000 в возрасте от 5 до 34 лет (14). Большинство пациентов составляют мужчины, что составляет 76% случаев (1).
Однако многие авторы считают, что пневмомедиастинум возникает чаще, чем первоначально предполагалось, из-за недостаточной диагностики (3,4), когда многие пациенты воздерживаются от медицинской помощи.В редких случаях патология не может быть идентифицирована на рентгенограмме грудной клетки, и, следовательно, связанные с ней симптомы могут быть связаны с мышечно-скелетной болью или другими незначительными причинами (15).
Клиническая картина
Принято считать, что пневмомедиастинум обычно встречается у молодых пациентов (2,5,7). Одним из возможных объяснений является тот факт, что у молодых людей ткани средостения рыхлые и дряблые, тогда как у пожилых людей плоскости и оболочки фиброзированы, что затрудняет миграцию воздуха.Кроме того, он чаще встречается у мужчин (7/10 случаев) (2,7) и у пациентов с уже существующей астмой или другими респираторными заболеваниями (2,4,5). Во многих случаях пациенты обращаются со спонтанным пневмотораксом (2,10). Высокое, худощавое мужское телосложение обычно считается наиболее вероятным с пневмомедиастинумом; однако пациенты с ожирением не избавлены от этой патологии (16).
Основным симптомом является боль в груди (кобаши), обычно загрудинная, с иррадиацией в шею или спину.Сообщается, что он составляет от 60 до 100% (1,5,6). Боль возникает внезапно и остро или возникает после обострения основной патологии, такой как астма. Некоторые авторы предполагают, что при отсутствии очевидного причинного фактора клиницисты должны сохранять высокую подозрительность на пневмомедиастинум, особенно в случаях, когда у молодых людей возникает острая боль в груди (5). Другие частые симптомы включают одышку (75%), приступы кашля (80%), боль в шее (36%), рвоту или дисфагию, которые, однако, могут быть связаны с возможным основным заболеванием.В случаях SPM обычно не сообщается о жалобах (21-51%) и не может быть обнаружен индуцирующий фактор (5,6).
Подкожная эмфизема выявляется у 70% пациентов с диагностированным пневмомедиастинумом (6,7,9,10). Другие признаки включают ринолалию (носовой голос, который возникает из-за расслоения воздуха на мягкое небо), охриплость голоса и отек шеи, в зависимости от основной патологии (7). Клиническая оценка может также выявить тахикардию, тахипноэ или тревогу у большинства пациентов, однако в целом они хорошо выглядят.Следует искать особый знак с нечастым появлением (6,9,10), известный как знак Хаммана; это наличие хруста или щелчка средостения при аускультации над верхушкой сердца и левым краем грудины, синхронными с сердцебиением (2).
Злокачественным пневмомедиастинумом считается скопление значительного количества воздуха в средостении, вызывающее обструкцию сосудов или трахей и вызывающее соответствующие симптомы и признаки тампонады и снижение венозного возврата.Было описано всего несколько случаев этого неблагоприятного проявления, и это явление можно считать редким.
Как упоминалось ранее, пневмоторакс может быть основным признаком, с частотой 40% в некоторых исследованиях (10). Опять же, сообщалось только о нескольких случаях напряженного пневмоторакса.
Диагноз
Диагноз обычно устанавливают при простой передней пленке грудной клетки с просвечивающими полосами, пузырьками воздуха, очерчивающими структуры средостения, и видимой медиастинальной плеврой (, , ).Это исследование может поставить диагноз почти в 90% опубликованных серий (6,9,10). Боковая пленка грудной клетки требуется редко.
Предлагаемый алгоритм лечения пневмомедиастинума.
Снимок грудной клетки молодого пациента мужского пола с болью в груди. Снимок грудной клетки показал, что воздух в средостении проходит вдоль медиальной границы нисходящей аорты.
Недавние серии исследований рассматривают компьютерную томографию грудной клетки как рутинный диагностический метод для оценки степени пневмомедиастинума (т.е. легкой, средней или тяжелой степени) подтвердить диагноз в подозрительных случаях с помощью безрезультатного рентгенологического исследования грудной клетки и выявить причинные факторы или патологии (). Кроме того, это необходимо для того, чтобы различать пневмомедиастинум и пневмоперикард (воздух в перикарде, а не на преперикарде), которые могут иметь менее благоприятное течение и могут потребовать лечения. Наличие пневмоторакса, пропущенного на простом рентгеновском снимке грудной клетки, в случаях тяжелой подкожной эмфиземы также может быть подтверждено с помощью компьютерной томографии.
(A, B) Компьютерная томография того же пациента, что и на, подтверждает наличие воздуха средостения, очерчивающего органы средостения.
Бронхоскопия, эзофагоскопия или эзофагография обычно не требуются при SPM; если не предполагается или не подтверждена основная патология на основании представлений и анамнеза. Подробная информация о предыдущем состоянии здоровья пациента и событиях имеет первостепенное значение, и ее нельзя переоценить.
УЗИ средостения в последнее время применяется в отделениях неотложной и неотложной помощи для выявления пневмомедиастинума в случаях крайней необходимости.
В литературе описано множество образцов воздуха, очерчивающих внутригрудные структуры, на основе рентгенограмм грудной клетки или данных компьютерной томографии; тимический парус (поднятие тимуса из-за воздуха, в основном наблюдается у детей), кольцевой признак (вызванный воздухом, окружающим легочную артерию или одну из ее основных ветвей), двойная бронхиальная стенка, непрерывный признак диафрагмы или воздух, прилегающий к гемидиафрагме или позвоночнику (1,15,17,18).
Неубедительные лабораторные данные включают повышение уровня лейкоцитов или С-реактивного белка.Также были описаны отклонения ЭКГ, не имеющие значительной клинической значимости (1,19).
Некоторые авторы, основываясь на высоком подозрении и увеличении заболеваемости легочными заболеваниями, предположили, что тесты функции легких должны проводиться в спонтанных случаях без очевидных усугубляющих факторов, особенно у детей (4).
Лечение
Пневмомедиастинум обычно считается доброкачественным заболеванием, не имеющим клинической значимости с хорошим прогнозом. После того, как диагностический подход исключил значительную патологию, лечение пневмомедиастинума направлено на облегчение симптомов (1, 20).
После постановки диагноза пациенты обычно госпитализируются на срок не менее 24 часов только для наблюдения. Следует избегать физических нагрузок и обеспечивать постельный режим. Боль купируется анальгетиками в соответствии с протоколами индивидуального отделения. Также следует назначать успокаивающие препараты. Кашель следует подавлять соответствующими противокашлевыми средствами. Введение O 2 может увеличить абсорбцию газа в шесть раз, поэтому его следует учитывать ().
При любом обострении ранее существовавшей патологии, такой как астма или ХОБЛ, необходимо адекватное наблюдение.Большинство авторов полагают, что контроль боли и стабильность пневмомедиастинума, а также устранение таких осложнений, как пневмоторакс, должны рассматриваться как адекватные для выписки таких пациентов.
Редкие уплотнения пневмомедиастинума — это скопление значительного количества воздуха в средостении в большинстве случаев из-за пропущенной травмы пищевода / легкого, которая вызывает серьезную утечку воздуха. В этих случаях, хотя и редко, простой пневмомедиастинум может прогрессировать до злокачественного, что приводит к тампонаде и сжатию дыхательных путей.В таких случаях для декомпрессии может потребоваться ВАТС или даже торакотомия (9). Развитие пневмоперикарда может очень редко вызывать тампонаду, которая может потребовать хирургической эвакуации с помощью субксифоидного разреза или VATS (5) (, , , ).
Этот молодой пациент обратился с жалобами на кашель и боль в груди. Снимок грудной клетки показывает хирургическую эмфизему.
КТ грудной клетки этого пациента обнаружила воздух в переднем средостении.
Другие осложнения пневмомедиастинума включают обширную подкожную эмфизему или пневмоторакс, которые обычно требуют незначительных вмешательств, таких как разрезы кожи и дренирование грудной клетки.Воздух также может расслаиваться в заглоточном и забрюшинном пространстве, вызывая дискомфорт и нарушение дыхания. В редких случаях воздух может расслаиваться между средостением и верхним отделом позвоночника, вызывая кровохарканье (свободный воздух в позвоночном канале) (21).
Результат
Сообщалось о рецидивах, поэтому рекомендуется последующее наблюдение. Спонтанный пневмодедиастинум обычно проходит сам по себе, но также сообщалось о длительных случаях (> 2 месяцев) (6). В целом сообщалось о нескольких рецидивах пневмомедиастинума, приводящих к его доброкачественному развитию (22).В случае рецидива следует провести дополнительную диагностическую оценку с целью выявления любых пропущенных основных патологий, таких как патология легких или пищевода. Как указывалось ранее, некоторые авторы предлагали выполнять, например, функциональные пробы легких, чтобы выявить пропущенные легочные основные заболевания.
Однако предполагается, что из-за редкости повторяющихся инцидентов не требуется долгосрочного наблюдения, если не указано иное (1,20).
Благодарности
Раскрытие информации: Авторы заявляют об отсутствии конфликта интересов.
Ссылки
1. Агут А., Талавера Дж., Буэндиа А. и др. Визуализирующий диагноз — спонтанный пневмомедиастинум, вторичный по отношению к первичной легочной патологии у далматинской собаки. Vet Radiol Ultrasound 2014. [Epub перед печатью]. [PubMed] [Google Scholar] 2. Кобаши Ю., Окимото Н., Мацусима Т. и др. Сравнительное исследование эмфиземы средостения по этиологии. Intern Med 2002; 41: 277-82. [PubMed] [Google Scholar] 4. Чиу С.Ю., Вонг К.С., Яо Т.С. и др. Сравнение астматического и неастматического спонтанного пневмомедиастинума у детей.Азиатский Pac J Allergy Immunol 2005; 23: 19-22. [PubMed] [Google Scholar] 5. Macia I, Moya J, Ramos R и др. Спонтанный пневмомедиастинум: 41 случай. Eur J Cardiothorac Surg 2007; 31: 1110-4. [PubMed] [Google Scholar] 6. Касерес М., Али С.З., Брауд Р. и др. Спонтанный пневмомедиастинум: сравнительное исследование и обзор литературы. Ann Thorac Surg 2008; 86: 962-6. [PubMed] [Google Scholar] 7. Руссо А., Дель Веккио С., Заоттини А. и др. Роль экстренного ультразвукового исследования грудной клетки при спонтанном пневмомедиастинуме.Два отчета о болезни. Г Чир 2012; 33: 285-96. [PubMed] [Google Scholar] 8. Чу С.М., Леунг Ю.Й., Хуэй Дж.Й. и др. Спонтанный пневмомедиастинум у пациентов с тяжелым острым респираторным синдромом. Eur Respir J 2004; 23: 802-4. [PubMed] [Google Scholar] 9. Перна В., Вила Э, Гуэльбензу Дж. Дж. И др. Пневмомедиастинум: действительно ли это доброкачественное образование? Когда это можно считать спонтанным? Наш опыт лечения 47 взрослых пациентов. Eur J Cardiothorac Surg 2010; 37: 573-5. [PubMed] [Google Scholar] 10. Айер В.Н., Джоши А.Ю., Рю Дж. Х.Спонтанный пневмомедиастинум: анализ 62 последовательных взрослых пациентов. Mayo Clin Proc 2009; 84: 417-21. [Бесплатная статья PMC] [PubMed] [Google Scholar] 11. Хамман Л. Спонтанная эмфизема средостения. Булл Johns Hopkins Hosp 1939; 64: 1-21. [Google Scholar] 12. Macklin MT, Macklin CC. Злокачественная интерстициальная эмфизема легких и средостения как важное скрытое осложнение многих респираторных заболеваний и других состояний: интерпретация клинической литературы в свете лабораторного эксперимента.Медицина 1944; 23: 281-358. [Google Scholar] 13. Пуян П., Пурукхерр М., Саммерс Дж. А. и др. Пневмомедиастинум, пневмоперикард и эпидуральный пневматоз при ДКА. J. Осложнения диабета 2004; 18: 242-7. [PubMed] [Google Scholar] 14. Jougon JB, Ballester M, Delcambre F, et al. Оценка спонтанного пневмомедиастинума: опыт с 12 пациентами. Энн Торак Сург 2003; 75: 1711-4. [PubMed] [Google Scholar] 15. Канеки Т., Кубо К., Кавашима А. и др. Спонтанный пневмомедиастинум у 33 больных: результаты компьютерной томографии грудной клетки для диагностики легкого типа.Дыхание 2000; 67: 408-11. [PubMed] [Google Scholar] 16. Монделло Б., Павия Р., Руджери П. и др. Спонтанный пневмомедиастинум: опыт у 18 взрослых пациентов. Легкое 2007; 185: 9-14. [PubMed] [Google Scholar] 17. Moseley JE. Локализованный пневмомедиастинум у новорожденного. Знак тимуса «парус спинакера». Радиология 1960; 75: 788-90. [PubMed] [Google Scholar] 18. Хаммонд Д.И. Признак «кольцо вокруг артерии» при пневмомедиастинуме. J Can Assoc Radiol 1984; 35: 88-9. [PubMed] [Google Scholar] 19. Такада К., Мацумото С., Хирамацу Т. и др.Ведение спонтанного пневмомедиастинума на основании клинического опыта 25 случаев. Респир Мед 2008; 102: 1329-34. [PubMed] [Google Scholar] 20. Куллиас Г.Дж., Корколис Д.П., Ван XJ и др. Текущая оценка и лечение спонтанного пневмомедиастинума: опыт у 24 взрослых пациентов. Eur J Cardiothorac Surg 2004; 25: 852-5. [PubMed] [Google Scholar] 21. Аль-Муфарредж Ф., Гарагозло Ф., Темпеста Б. и др. Спонтанное шейно-грудо-поясничное пневморрахис, пневмомедиастинум и пневмоперитонеум. Clin Respir J 2009; 3: 239-43.[PubMed] [Google Scholar] 22. Геразунис М., Атанассиади К., Каланци Н. и др. Спонтанный пневмомедиастинум: редкое доброкачественное образование. J Thorac Cardiovasc Surg 2003; 126: 774-6. [PubMed] [Google Scholar]Спонтанный первичный пневмомедиастинум: всегда ли он доброкачественный? | Journal of Medical Case Reports
Lae nnec в 1819 году первым описал пневмомедиастинум как следствие травмы [1,2,3]. Hamman в 1939 г. опубликовал первую серию случаев SPM, поскольку она определяется наличием свободного воздуха в средостении, не связанного с травмой или хирургическими процедурами [4, 8, 9].SPM — необычное заболевание с распространенностью от 0,001 до 0,01% [3]. Течение болезни обычно доброкачественное и часто не диагностируется [1, 4, 5].
Mackline [1] продемонстрировал, что патофизиология SPM предполагает альвеолярный разрыв, который является результатом высокого внутриальвеолярного давления, низкого периваскулярного давления или того и другого. Утечка воздуха будет подниматься вместе с легочным интерстициальным пространством к подкожному пространству средостения, шеи, лица, грудной стенки, живота и даже конечностей, что приведет к подкожной эмфиземе [1,2,3, 6, 9].
Препятствующие факторы, которые могут быть причиной ВПМ, были идентифицированы у 34% Iyer et al. Отчет [4]. Аналогичный результат (40,7%) был обнаружен и в нашем исследовании. Среди тех, кто сообщил о триггерах SPM, являются фырканье, физические упражнения, роды, диабетический кетоацидоз (DKA), кашель и сильная рвота / рвота. Было установлено, что SPM связаны с различными заболеваниями легких, включая астму, ХОБЛ, эмфизему, интерстициальные заболевания легких и бронхоэктазы [1, 3].
Об этих заболеваниях также сообщалось в 43,6% нашей когорты историй болезни.
SPM часто наблюдается у молодых мужчин, средний возраст которых составляет 20–30 лет. (2–12) В отличие от многих других авторов (1–8) наиболее частыми симптомами, о которых сообщалось, были одышка, боль в груди, кашель, отек шеи и боль в шейке матки. Примерно в 10% случаев SPM может быть случайно обнаружен во время обычных исследований, проводимых для других проблем. [10] Аналогичным образом, 8,7% зарегистрированных случаев в этом исследовании были обнаружены случайно.Ryoo [3] сообщил, что среднее время от начала до первого визита в больницу составляло 1 день. Аналогичным образом, в нашем исследовании 58% случаев имели симптомы менее 2 дней.
В нашем исследовании 315 (93%) пациентов с ВПМ также имели ассоциированную подкожную эмфизему, обнаруженную при визуализирующих исследованиях. Однако только 45,4% были обнаружены при физикальном обследовании. Подкожная эмфизема наблюдалась у 68% пациентов, о которых сообщили Takada K et al. [10] Разные авторы сообщили об аналогичных результатах с диапазоном от 40% до 100% [1,2,3,4,5,6,7,8,9,10].Некоторые авторы считают наличие подкожной эмфиземы хорошим признаком, поскольку воздух, просачивающийся в подкожную клетчатку, предотвращает повышение давления в средостении. Хорошо известное аускультативное обнаружение SPM, признак Хаммана (хрипящий звук, слышимый во время каждого удара сердца), было зарегистрировано в 11,2% этого исследования. Другие авторы также описывают такие находки как необычные [10,11,12].
Первоначальным визуализирующим исследованием, проводимым при подозрении на ВПМ, является рентгенография грудной клетки. Чувствительность этого исследования превышает 90% [4].Наблюдаемые визуализационные признаки включают признак тимуса (повышение тимуса воздухом), пневмоперикард (воздух перед перикардом), воздух, окружающий легочную артерию, воздух, прилегающий к основным ветвям аорты, и признак канальцевой артерии (контуры средостенного воздуха на медиальной поверхности). сторона с вентилируемым легким ограничивает боковую сторону) [6].
В исследовании, проведенном Kaneki et al. [13], 30% легких ВПМ не было обнаружено при простом рентгенологическом исследовании грудной клетки, а для диагностики дополнительно использовалась компьютерная томография легких.Точно так же мы сообщили, что в 53% случаев был проведен первоначальный рентген грудной клетки с последующей компьютерной томографией. Как сообщается в приведенном выше первоначальном отчете о случае, помимо более точного определения небольшого количества воздуха в средостении, компьютерная томография грудной клетки может иногда выявлять другие результаты, которые могут дать представление об основной причине или связанном с ней заболевании [11, 13 ].
Дополнительные диагностические тесты, такие как проглатывание гастографина, бронхоскопия и эндоскопия верхних отделов ЖКТ, играют ограниченную роль в оценке пациентов с ВПМ.В нашем исследовании 167 (49,3%) пациентов прошли бронхоскопию, глоток с гастографином или эндоскопию верхних отделов желудочно-кишечного тракта. Ни одна из этих процедур не дала соответствующих результатов. Наши выводы по этому вопросу согласуются с выводами ранее опубликованных отчетов [1,2,3,4,5].
Частота сопутствующего пневмоторакса (11,5%), выявленная в нашем исследовании, была аналогична другим исследованиям, в которых сообщается о частоте 6–11% [1,2,3,4,5,6,7,8,9]. Другие исследования, проведенные Iyer et al [4], сообщили о более высокой частоте (32%). У них более высокая частота пневмоторакса, вероятно, связана с более высокой распространенностью ранее существовавших заболеваний легких и более высоким средним возрастом участников исследования.Другими находками связанных изображений, о которых сообщалось в нашем отчете, были пневморрахис (воздух внутри позвоночного канала) и пневмоперитонеум. Оба случая зарегистрированы в 7 (2,06%) и 3 (0,88%) случаях соответственно. Зарегистрированные пациенты с пневмоперитонеумом имели генерализованный перитонит из-за перфорации сигмовидной кишки из-за перфорации опухоли и дивертикулита. Пневморрахис и пневмоперитонеум были даже редкими, и лишь несколько случаев были описаны в литературе [7, 14, 15]. В редких случаях во время СЗМ воздух из заднего средостения может проходить через нервные отверстия в эпидуральное пространство, вызывая кровохарканье [7].Пневмоперитонеум из-за перфорации кишечника может быть обнаружен вместе с пневмомедиастинумом. Это происходит потому, что воздух из внебрюшинного пространства может диффундировать через паравертебральную забрюшинную ткань через диафрагмальный перерыв в средостение [15].
Согласно нашим результатам, 148 (43,6%) случаев были связаны с другими заболеваниями, такими как бронхиальная астма, дерматомиозит, ДКА, гриппоподобный синдром, осложнения, связанные с раком, ХОБЛ, кроме астмы, бешенство, туберкулез, нервная анорексия, ахалазия. cardia, Pnumocystis carinii pneumonia / AIDS (PCP / HIV), Blebs, MI и острое респираторное заболевание у новорожденных из-за дефицита 21-гидроксилазы.В случае, описанном здесь, этот диагноз был исключен из истории болезни, компьютерной томографии и других лабораторных данных.
Отношение к ВОП является спорным. В большинстве изученных статей, 331 (97,6%), использовалось консервативное лечение, включая постельный режим, обезболивание, бронходилататоры, стероиды и антибиотики [2]. С другой стороны, некоторые центры рекомендуют экономно использовать инвазивные тесты и противомикробные препараты и избегать диетических ограничений, учитывая, что все они увеличивают среднюю продолжительность пребывания в больнице [4].Кроме того, незнание сущности может привести к ненужным диагностическим тестам и неправильному лечению [2].
Осложнения SPM различаются в зависимости от этиологии или пускового фактора. В некоторых случаях несвоевременная диагностика и неспособность определить основную причину ВПМ могут приводить к опасным для жизни осложнениям, таким как разрыв пищевода, медиастинит, перитонит и напряженный пневмоторакс, среди прочего [1, 4, 5]. В нашем исследовании 19 пациентов (5,6%) умерли во время пребывания в больнице. Все смерти связаны либо с интерстициальным заболеванием легких, либо с ОРДС, либо с СПОН из-за основного заболевания, не связанного с СПМ.Рецидивы редки, зарегистрированы только в трех случаях нашей когорты, поэтому в долгосрочном наблюдении нет необходимости.
Спонтанный пневмомедиастинум при COVID-19 | Отчеты о случаях болезни BMJ
Описание
49-летний мужчина поступил в отделение неотложной помощи с 3 днями усиливающегося кашля и одышки, как в покое, так и с минимальной нагрузкой, связанных со снижением аппетита и аносмией. Он отрицал лихорадку, озноб, боли в груди, тошноту и рвоту. Он подозревал недавнее заражение коронавирусом.Его история болезни была важна для гипертонии и диабета 2 типа. Он отрицал употребление табака, алкоголя и наркотиков.
Его медицинский осмотр выявил хорошо развитого мужчину средних лет, у которого возникла одышка. У него была субфебрильная температура 37,5 ° C, артериальное давление 149/81 мм рт.ст., пульс 98 ударов в минуту. Его частота дыхания составляла 42, а его насыщение кислородом было 85% на воздухе в помещении, улучшилось до 95% на маске без ребризера 15 л / мин. Осмотр легких показал двусторонние хрипы, остальная часть его физического осмотра была в пределах нормы.
Рентген грудной клетки (CXR) показал двусторонние пятнистые инфильтраты (рис. 1). Его лаборатории отличались количеством лейкоцитов 15,9 × 10 9 / л (3,8–10,2) с числом нейтрофилов 93%. Его D-димер составлял> 20 мкг ФЕЕ / мл (<2,1), а его лактат составлял 777 Ед / л (140–271). ПЦР-анализ с обратной транскрипцией COVID-19 был положительным. Он был начат с цефтриаксона, доксициклина, стероидов, эноксапарина натрия и гидроксихлорохина и оставался стабильным на неинвазивном дополнительном кислороде, требующем 10–15 л / мин.
Рисунок 1Рентгенограмма при поступлении, показывающая двусторонние инфильтраты, соответствующие инфекции COVID-19. Рентгенография грудной клетки.
В день госпитализации № 5 пациент сообщил о внезапном появлении тошноты и рвоты, а также у него появилась крепитация в области шеи и груди. Повторная рентгенография показала, что двусторонние инфильтраты в основном не изменились, но теперь в верхней части грудной клетки и на визуализированной шее присутствует умеренный газ из мягких тканей (рис. 2). КТ грудной клетки подтвердила тяжелый пневмомедиастинум с обширной подкожной эмфиземой, распространяющейся в основном выше грудной клетки и шеи без признаков пневмоторакса (рисунки 3 и 4).
Рисунок 2Рентгенограмма, демонстрирующая инфекцию COVID-19 и пневмомедиастинум. Рентгенография грудной клетки.
Рисунок 3КТ грудной клетки, показывающая пневмомедиастинум.
Рисунок 4КТ грудной клетки, показывающая подкожную эмфизему.
Разрыв пищевода был исключен по эзофаграмме, и пациент продолжал поддерживающую терапию. Его респираторный статус постепенно улучшился, и его потребность в дополнительном кислороде постепенно уменьшилась. Он был выписан к 15-м суткам больницы в стабильном состоянии, механической интубации не потребовалось.
Спонтанный пневмомедиастинум — редкое заболевание, чаще всего вызываемое такими заболеваниями, как астма, хронические заболевания легких, инфекции и искусственная вентиляция легких. Несмотря на то, что в большинстве случаев лечение ведется самостоятельно и ведется консервативно, необходимо тщательно контролировать состояние, поскольку оно может привести к опасной для жизни патологии кровообращения и дыхания.1
У нашего пациента в анамнезе не было заболеваний легких, пневмоторакса или употребления табака. Ему также никогда не требовалась механическая интубация.Его эзофаграмма была отрицательной, поэтому было установлено, что у него спонтанный пневмомедиастинум.
Спонтанный пневмомедиастинум при вирусной пневмонии встречается редко. Об этом сообщалось в случаях тяжелой коронавирусной пневмонии, связанной с острым респираторным синдромом.2 Хотя точный механизм неизвестен, повышенное альвеолярное давление и диффузное альвеолярное повреждение при тяжелой пневмонии COVID-19 являются обычным явлением, что может сделать альвеолы более склонными к разрыву, особенно так как у больных часто бывает выраженный кашель.На сегодняшний день было немного сообщений о спонтанном пневмомедиастинуме от COVID-19 на фоне немеханической вентиляции, хотя некоторые случаи были осложнены пневмотораксом.3 Развитие пневмомедиастинума при инфекции COVID-19 считается возможным индикатором ухудшения болезнь, но наш пациент, к счастью, выжил.
Очки обучения
Спонтанный пневмомедиастинум — редкое заболевание, обычно наблюдаемое у пациентов с основной легочной патологией, инфекциями или механической интубацией.
Хотя он обычно не наблюдается при вирусных пневмониях, он был описан у пациентов с пневмонией COVID-19, несмотря на отсутствие в анамнезе ИВЛ.
Наличие пневмомедиастинума у пациентов с инфекцией COVID-19 должно настораживать клинициста для тщательного наблюдения за пациентами на предмет возможного обострения заболевания.
Пневмомедиастинум Артикул
Непрерывное образование
Пневмомедиастинум определяется как воздух, присутствующий в средостении, и реже его называют эмфиземой средостения.Пневмомедиастинум развивается, когда воздух выходит из дыхательных путей, легких или пищевода и мигрирует в пространство средостения. Затем экстравазированный воздух может непрерывно расслаиваться на соседние подкожные ткани шейки матки, эпидуральное пространство, перикард и / или брюшную полость. Как клиническое проявление пневмомедиастинум встречается редко и, как правило, самоограничивается. После постановки диагноза и исключения серьезной сопутствующей патологии лечение в основном сосредоточено на симптоматическом лечении. В этом упражнении описывается оценка и лечение пневмомедиастинума и подчеркивается роль межпрофессиональной группы в ведении пациентов с этим заболеванием.
Целей:
- Объясните патофизиологию пневмомедиастинума.
- Опишите результаты визуализации, связанные с пневмомедиастинумом.
- Пересмотреть ведение пневмомедиастинума.
- Определить стратегии межпрофессиональной команды для улучшения координации помощи и результатов у пациентов с пневмомедиастинумом.
Введение
Пневмомедиастинум определяется как воздух, присутствующий в средостении, и реже его называют эмфиземой средостения. Средостение — это пространство в центральной части грудной клетки, ограниченное латерально париетальной плеврой легких, вверху грудным выходом, внизу диафрагмой, спереди грудиной и сзади грудным позвоночником. Жизненно важные структуры, такие как сердце, трахеобронхиальное дерево и пищевод, находятся в средостении.[1] Пневмомедиастинум развивается, когда воздух выходит из дыхательных путей, легких или пищевода и мигрирует в пространство средостения. Затем экстравазированный воздух может непрерывно расслаиваться на соседние подкожные ткани шейки матки, эпидуральное пространство, перикард или брюшную полость [2]. Как клиническое проявление пневмомедиастинум встречается редко и, как правило, самоограничивается. После постановки диагноза и исключения серьезной сопутствующей патологии лечение в основном сосредоточено на симптоматическом лечении.
Этиология
Спонтанный или первичный пневмомедиастинум возникает у здоровых людей без установленной причины.Вторичный пневмомедиастинум включает все случаи, в которых может быть выявлена основная причина, такая как травма. Наиболее частой причиной пневмомедиастинума является разрыв альвеол [3].
Факторы риска спонтанного пневмомедиастинума
- Курение или употребление табака
- Вдыхание развлекательных наркотиков (кокаин, метамфетамин, марихуана, экстази)
Причины вторичного пневмомедиастинума
Внутренние причины легких и дыхательных путей
- Астма
- Хроническая обструктивная болезнь легких (ХОБЛ)
- Бронхоэктаз
- Интерстициальная болезнь легких
- Рак легкого
- Инородное тело в дыхательных путях
- Повышенное внутригрудное давление (e.g., сильное чихание / вдох) [4]
- Рождение ребенка
- Сильная рвота (например, синдром Бурхааве, нервная анорексия)
- Чрезмерный кашель (т. Е. Обострение астмы)
- Тяжелые физические нагрузки
Ятрогенные причины
- Эндоскопия
- Интубация
- Процедуры центрального венозного доступа
- Торакостомия
- Операции на груди или брюшной полости
Причины травмы
- Тупая травма
- Проникающая травма
- Взрывоопасные травмы [5]
Эпидемиология
Pneumomediastinum встречается редко, с зарегистрированной распространенностью всего 0.002%. [2] Спонтанный пневмомедиастинум чаще всего проявляется у молодых мужчин высокого роста с низким индексом массы тела (76% случаев). Одно из объяснений этой предрасположенности к более молодым взрослым пациентам состоит в том, что ткани средостения в этой популяции менее фиброзны по сравнению с пациентами старшего возраста и, таким образом, облегчают экстравазацию воздуха и последующее распространение. Однако в педиатрической литературе это мало описано, за исключением новорожденных [6].
У 3 пациентов с сепсис-индуцированным острым респираторным дистресс-синдромом утечки воздуха любого типа, за исключением пневмоторакса, имели место у 3.7% пациентов. У взрослых пациентов с тупой травмой грудной клетки до 10% имели признаки пневмомедиастинума.
Патофизиология
Спонтанный пневмомедиастинум обычно развивается в три этапа, называемых феноменом Маклина: [7]
- Повышенное внутриальвеолярное давление приводит к разрыву альвеол
- Воздух расслаивается на перибронхиальную и периваскулярную оболочки
- Воздух постепенно распространяется в средостение и окружающие ткани
Внутриальвеолярное давление может увеличиваться из-за чрезмерной рвоты или кашля, больших физических нагрузок или маневров Вальсальвы (например,г., роды). Заболевания дыхательных путей, такие как астма и ХОБЛ, вызывают сужение бронхов, что предрасполагает пациентов к повреждению дыхательных путей из-за исходного повышенного альвеолярного давления. Сильное вдыхание во время употребления запрещенных наркотиков может вызвать изменения внутриальвеолярного давления или прямую баротравму, что аналогичным образом увеличивает риск пневмомедиастинума.
Вторичный пневмомедиастинум обычно вызывается травмой трахеи или пищевода. Проникающая травма (т. Е. Колото-резаные ранения) или тупая травма (т.д., автомобильная авария) может вызвать травму трахеи или пищевода. Хотя бласты недостаточно хорошо описаны, они также могут вызывать вторичный пневмомедиастинум [5]. Ятрогенная травма (например, эндоскопия или интубация трахеи) может привести к аналогичным травмам. [8]
История и физика
При сборе истории важно идентифицировать существующие факторы риска пневмомедиастинума, а также предшествующие события. Ключевые элементы истории включают:
- История курения или употребления рекреационных наркотиков
- Заболевания дыхательных путей или легких в анамнезе
- Сильная рвота или кашель в анамнезе
- Новейшая история приборостроения
- Тупая или проникающая травма в анамнезе
Наиболее частый симптом пневмомедиастинума — загрудинная боль в груди (от 60 до 100% пациентов), которая может отдавать в шею или спину.Боль, как правило, начинается остро и может предшествовать чрезмерному кашлю или рвоте. Другие симптомы включают:
- Одышка (75% пациентов)
- Приступы кашля (80% пациентов)
- Боль в шее (36% пациентов)
- Одинофагия
- Дисфагия
- Рвота
- Боль в животе
Наиболее частым признаком физического осмотра является подкожная эмфизема (70% пациентов). Необычный, но специфический признак, который может присутствовать, — это признак Хаммана, хруст или щелчок средостения, синхронные с тоном сердца, выслушиваемым над верхушкой сердца.Другие признаки включают:
- Ринолалия (носовой тон речи)
- Дисфония
- Охриплость
- Отек шеи
- Тахикардия
- Тахипноэ
В редких случаях пациенты могут иметь злокачественный пневмомедиастинум, который представляет собой тяжелое пневмомедиастинум, закупоривающее магистральные сосуды сердца, что приводит к физиологии тампонады сердца [3].
Оценка
Пневмомедиастинум обычно диагностируется на рентгенограмме грудной клетки.Наиболее частая находка — воздух, очерчивающий структуры средостения (90% случаев) [8]. Боковой рентген грудной клетки требуется редко. Другие признаки на рентгенограмме грудной клетки включают:
- Подкожная эмфизема
- Поднятие вилочковой железы у детей (признак спинакера)
- Воздух, окружающий легочные артерии легкого (кольцевой знак) [8]
- Гиперлюцентная V-образная форма между нисходящей аортой и левым полушарием [9]
- Двойная стенка бронха
- Знак диафрагмы сплошной
- Плевральный выпот (который может указывать на повреждение пищевода) [7]
Если результаты рентгенографии грудной клетки неоднозначны, компьютерная томография (КТ) грудной клетки может окончательно выявить или исключить пневмомедиастинум.[9] Компьютерная томография может обнаружить очень небольшое количество воздуха в средостении или подкожных тканях и может отличить пневмомедиастинум от пневмоперикарда, что может быть трудно сделать на рентгеновском снимке грудной клетки.
В экстренных ситуациях ультразвуковое исследование может помочь в идентификации пневмомедиастинума. Может присутствовать «признак воздушного зазора», который проявляется в виде широкополосного сонографического эхосигнала, скрывающего сердечные структуры под ним. Другие находки могут включать воздух, прилегающий к сердцу или диафрагме, и подкожные гиперэхогенные белые очаги, указывающие на пузырьки воздуха в мягких тканях.[9] [10]
Дополнительные исследования, такие как бронхоскопия, эзофагоскопия или эзофагография, обычно не требуются в большинстве случаев пневмомедиастинума. [8] Получение этих дополнительных тестов является оправданным с учетом клинического контекста. При тупой травме отсутствие аэродинамического повреждения на мультидетекторной компьютерной томографии в условиях пневмомедиастинума является достаточным для исключения дополнительных травматических последствий, связанных с аэродинамической пищеварительной системой. [11] Однако воздух заднего средостения, поражение всех отделов средостения и сопутствующий гемоторакс связаны с повышенной смертностью у пациентов с тупой травмой.[12]
Лечение / менеджмент
У большинства пациентов с пневмомедиастинумом, диагностированным с помощью визуализационных исследований, в конечном итоге оказывается, что у них нет серьезного повреждения органов средостения и требуется только симптоматическое лечение, поскольку спонтанный пневмомедиастинум обычно проходит самостоятельно и редко рецидивирует. [8] Эти пациенты обычно выглядят хорошо и гемодинамически стабильны. Лечение этих пациентов включает постельный режим, введение кислорода по мере необходимости, противокашлевые препараты и обезболивание.Профилактические антибиотики обычно не требуются при спонтанном пневмомедиастинуме, но могут быть показаны пациентам с повреждением органов пищеварения, вызванным травмой или инструментарием [13]. Большинство пациентов со спонтанным пневмомедиастинумом могут быть выписаны с тщательным амбулаторным наблюдением или госпитализированы для краткого стационарного наблюдения. [3] Точно так же пациентов с тупой травмой и изолированным пневмомедиастинумом можно лечить консервативно [14]. Пациентам, находящимся в состоянии дистресса, лихорадке или тревоге по поводу вторичного пневмомедиастинума, показана госпитализация для наблюдения, дополнительных диагностических исследований или хирургического вмешательства.Пациентам с рвотой, дисфагией, сопутствующими травматическими повреждениями, гемодинамической нестабильностью, плевральным выпотом, признаками инфекции или пневмоперитонеумом следует пройти исследование глотания с контрастированием. [2] [14] Пациентам с обширной подкожной эмфиземой может потребоваться хирургическая декомпрессия, а пациентам с пневмотораксом может потребоваться установка дренажной трубки. Наконец, у пациентов со злокачественным пневмомедиастинумом может потребоваться видео-торакоскопическая хирургия или торакотомия [3].
Дифференциальная диагностика
Клинические признаки пневмомедиастинума имитируют другие заболевания дыхательной, сердечно-сосудистой и желудочно-кишечной систем.При оценке пациента с пневмомедиастинумом следует учитывать следующие различия.
Сердечный
- Острый коронарный синдром
- Перикардит
- Миокардит
- Пневмоперикард
Легочная
- Плеврит
- Тромбоэмболия легочной артерии
- Пневмоторакс
- Пневмония
- Травматический разрыв трахеи
Желудочно-кишечный
- Гастроэзофагеальная рефлюксная болезнь
- Панкреатит
- Разрыв пищевода
Костно-мышечный
- Костохондрит
- Ушибы грудины и ребер
- Переломы ребер
Прочие
- Злокачественные новообразования
- Серповидноклеточный кризис
Прогноз
Хотя рецидив пневмомедиастинума представляет собой риск, он обычно доброкачественный, а заболеваемость и смертность в первую очередь связаны с провоцирующей причиной.Большинство случаев пневмомедиастинума разрешаются самостоятельно и требуют только симптоматического лечения или наблюдения.
Осложнения
Другие синдромы утечки воздуха, в частности пневмоторакс, обширная подкожная эмфизема, злокачественный пневмомедиастинум и пневмоперикард, могут осложнять пневмомедиастинум [3]. Может возникнуть напряженное пневмомедиастинум, приводящее к сдавлению магистральных сосудов и нарушению венозного возврата, что может вызвать гипотензию и гипоксемию, вторичную по отношению к несоответствию вентиляции и перфузии.Другие осложнения могут быть специфичными для причины (например, медиастинит у пациентов с перфорированным пищеводом).
Сдерживание и обучение пациентов
Большинство случаев пневмомедиастинума являются спонтанными. Таким образом, воздержание от курения или употребления рекреационных наркотиков — это несколько мер, которые могут значительно снизить риск развития этого состояния.


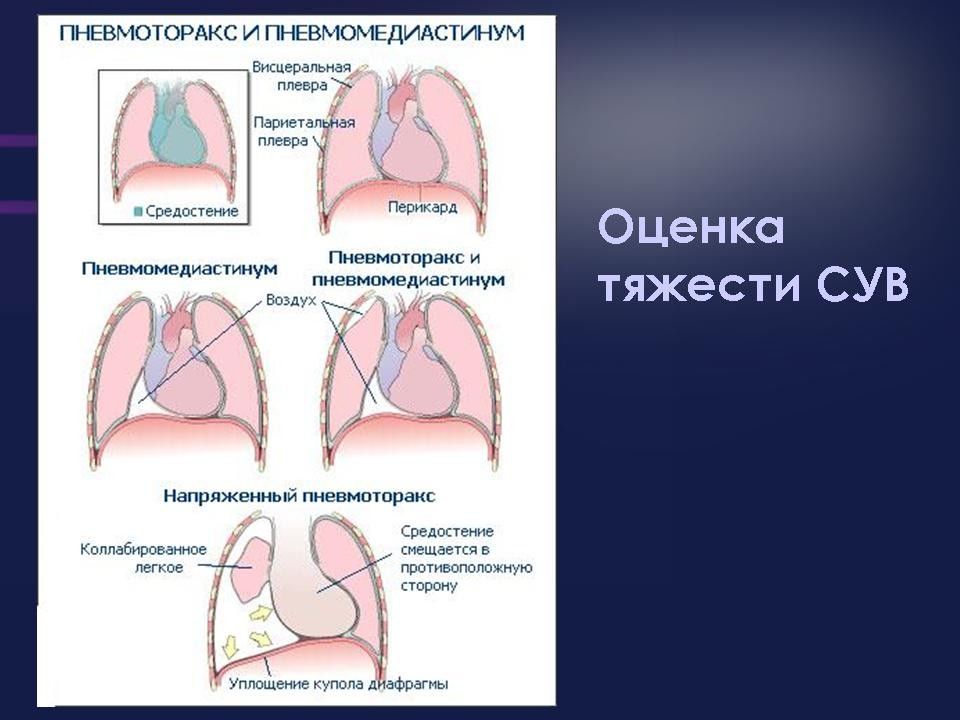 Нередко к эмфиземе средостения приводит баротравма.
Нередко к эмфиземе средостения приводит баротравма.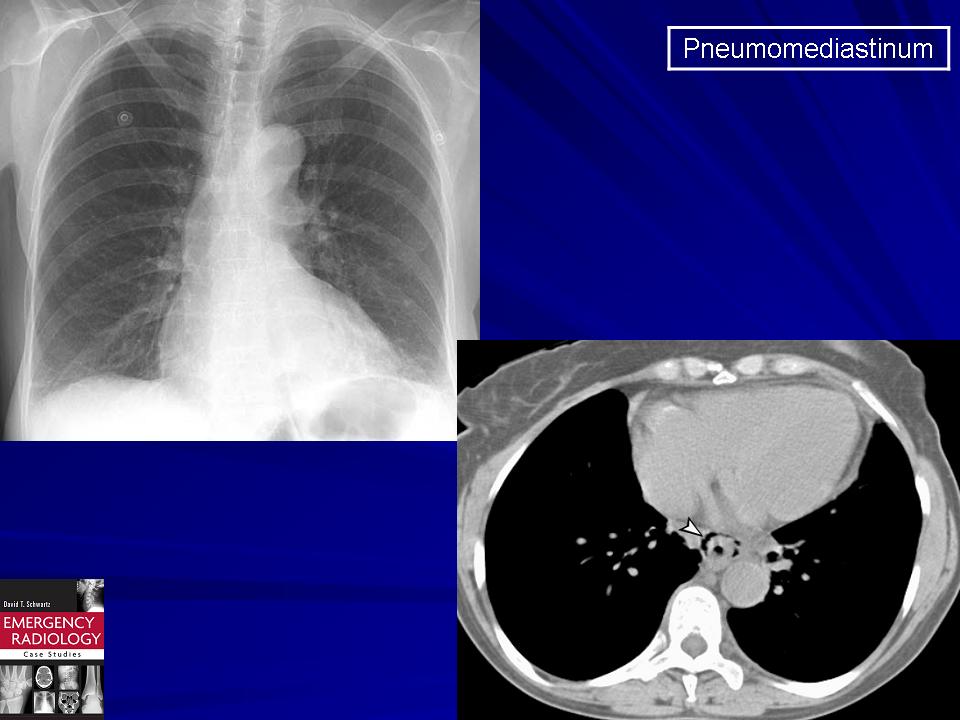 Встречается при ранениях головы, шеи, разрывах полых органов брюшной полости и забрюшинного пространства.
Встречается при ранениях головы, шеи, разрывах полых органов брюшной полости и забрюшинного пространства.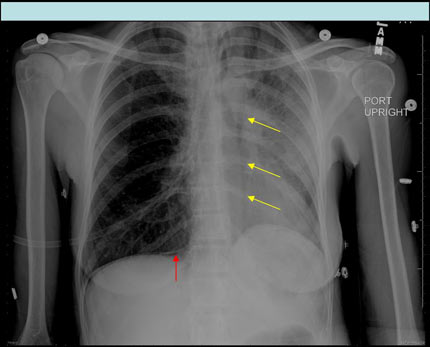 Анализ рентгенограмм в динамике позволяет выявить нарастание эмфиземы. В неясных случаях показана КТ грудной полости.
Анализ рентгенограмм в динамике позволяет выявить нарастание эмфиземы. В неясных случаях показана КТ грудной полости.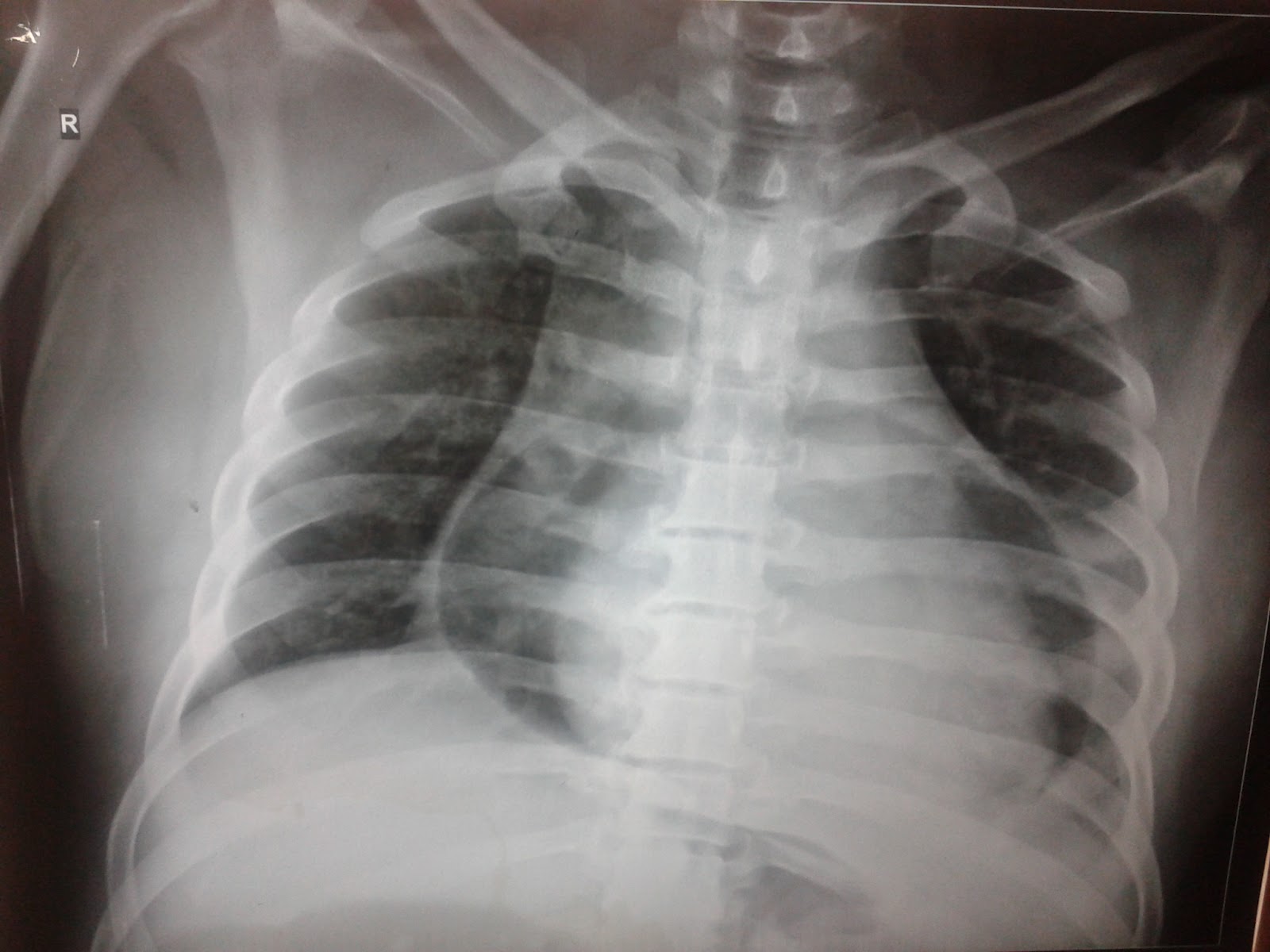 , кол во синонимов: 1 • эмфизема (3) Словарь синонимов ASIS. В.Н. Тришин. 2013 … Словарь синонимов
, кол во синонимов: 1 • эмфизема (3) Словарь синонимов ASIS. В.Н. Тришин. 2013 … Словарь синонимов lipos жир + ōma; синоним: жировик, липобластома) доброкачественная опухоль из жировой ткани. Чаще встречается у женщин в возрасте от 30 до 50 лет. Локализуется в коже, подкожной (рис. 1), межмышечной, забрюшинной,… … Медицинская энциклопедия
lipos жир + ōma; синоним: жировик, липобластома) доброкачественная опухоль из жировой ткани. Чаще встречается у женщин в возрасте от 30 до 50 лет. Локализуется в коже, подкожной (рис. 1), межмышечной, забрюшинной,… … Медицинская энциклопедия