Лекарственные препараты при сердечной недостаточности
Здесь вы найдете руководство по существующим типам препаратов для лечения сердечной недостаточности. Обязательно обсуждайте с лечащим врачом любые проблемы или опасения, связанные с препаратами для лечения сердечной недостаточности, которые вы принимаете, — это очень важно. Скорее всего, вам придется принимать лекарства для лечения сердечной недостаточности в течение всей оставшейся жизни.
Есть много препаратов, которые можно принимать. Они могут помочь контролировать симптомы и улучшать качество жизни. У некоторых из них есть побочные эффекты, но преимущества обычно сильно перевешивают проблемы. Если вам трудно принимать один из лекарственных препаратов из-за побочных эффектов, важно проконсультироваться с лечащим врачом, который может вам помочь. Не прекращайте принимать препараты и не изменяйте их дозировки. Возможно, лечащий врач сможет вместе с вами найти дозировку или вариант, которые подойдут вам больше.
При этом важно отметить, что первоначальные побочные эффекты препаратов для лечения сердечной недостаточности очень распространены, но через некоторое время исчезают. Поэтому жизненно важно продолжать принимать их с помощью лечащего врача или медсестры. Не все лекарственные препараты обязательно нужны каждому больному с сердечной недостаточностью. Выбор подходящих вам препаратов будет зависеть от симптомов, общего состояния здоровья и образа жизни. Лечащий врач учтет и другие нарушения состояния вашего здоровья, которые могут отразиться на лечении.
Очень важно принимать лекарства строго в соответствии с указаниями врача, поскольку это гарантирует эффективность лекарственного препарата. Для максимальной эффективности некоторые препараты необходимо принимать в оптимальной дозировке. Это, как правило, означает, что дозировка таблеток должна со временем увеличиваться. Этот процесс называется повышением дозировки, что означает постепенное увеличение дозировки лекарственного препарата.
Нажмите на любую ссылку ниже, чтобы узнать больше о различных группах существующих лекарственных препаратов при сердечной недостаточности:
Список лекарственных препаратов
Консультация
Лечение стенокардии (ИБС) без операции в Красноярске
Если вам поставили диагноз ишемическая болезнь сердца, стенокардия, ваш врач обязательно назначит вам лечение – лекарственную терапию, которую порекомендует принимать постоянно, без перерывов. Зачем вам нужно регулярно принимать лекарства? И какие препараты используют для лечения стенокардии, в каких дозах?
Первое и самое важное при наличии стенокардии: предотвратить осложнения болезни (инфаркт миокарда, жизнеопасные нарушения сердечного ритма, развитие тяжелой сердечной недостаточность) и смерть, продлить вашу жизнь. Второе и не менее значимое: улучшить качество вашей жизни, сделать ее полноценной, устранить боль. Существует несколько основных групп лекарственных препаратов для лечения стенокардии. Давайте разберемся, как они действуют и почему врачи назначают их для лечения.
Второе и не менее значимое: улучшить качество вашей жизни, сделать ее полноценной, устранить боль. Существует несколько основных групп лекарственных препаратов для лечения стенокардии. Давайте разберемся, как они действуют и почему врачи назначают их для лечения.
Лечение стенокардии: препараты и дозы
Лечение стенокардии подразумевает прием препаратов, таких как антиагрегаты, статины, бета-блокаторы, антагонисты кальция, ингибиторы, нитраты, цитопротекторы. Дозы назначаются врачом.Антиагреганты
Антиагрегаты помогают предотвратить формирование сгустков крови
(тромбов), уменьшают агрегацию (слипание) тромбоцитов – клеток крови,
которые отвечают за формирование тромба. В список антиагрегантов входят:
аспирин, кардиомагнил, тиенопиридины.
Аспирин (ацетилсалициловая кислота)
Аспирин (ацетилсалициловая кислота) – основной антиагрегант, его назначают всем пациентам, страдающим стенокардией (за исключением тех, кто его не переносит, например, аллергики с «аспириновой триадой»). Доза аспирина 75-150 мг ежедневно. Принимается однократно, через 20-30 мин. после еды. Как правило, во второй половине дня. Обратите внимание на невысокую дозу! В обычной таблетке аспирина 500 мг, такую дозу принимают как болеутоляющее и жаропонижающее средство уже более 100 лет! При стенокардии рекомендуют не более 1/4 таблетки. Такая доза позволяет эффективно предотвращать тромбозы и достаточно безопасна для желудка. При регулярном приеме аспирина (ацетилсалициловой кислоты) более высоких доз существует вероятность развития эрозий и язв желудка. Поскольку пациентам со стенокардией необходим в качестве лечения постоянный прием аспирина, были разработаны специальные, более безопасные, формы для длительного приема.
Доза аспирина 75-150 мг ежедневно. Принимается однократно, через 20-30 мин. после еды. Как правило, во второй половине дня. Обратите внимание на невысокую дозу! В обычной таблетке аспирина 500 мг, такую дозу принимают как болеутоляющее и жаропонижающее средство уже более 100 лет! При стенокардии рекомендуют не более 1/4 таблетки. Такая доза позволяет эффективно предотвращать тромбозы и достаточно безопасна для желудка. При регулярном приеме аспирина (ацетилсалициловой кислоты) более высоких доз существует вероятность развития эрозий и язв желудка. Поскольку пациентам со стенокардией необходим в качестве лечения постоянный прием аспирина, были разработаны специальные, более безопасные, формы для длительного приема.
Кардиомагнил (аспирин + гидроокись магния) Кардиомагнил (аспирин + гидроокись магния) 75 и 150 мг. Гидроксид магния, входящий в состав таблетки, стимулирует образование в стенке желудка больного стенокардией специальных защитных веществ, препятствующих образованию язв и эрозий.
Аспирин в кишечно-растворимой оболочке (АспиринКардио 100 мг, ТромбоАсс 50 и 100 мг, КардиАСК 50 мг и т.д.). Специальная оболочка не позволяет таблетке растворяться в желудке, всасывание аспирина происходит в кишечнике. Важно: такие таблетки нужно принимать целиком, нельзя ломать и разжевывать (иначе вы повредите оболочку и защитный эффект пропадет)!
Тиенопиридины (клопидогрель, празугрель, тиклопидин)
Тиенопиридины (клопидогрель, празугрель, тиклопидин) – обладают очень выраженным антиагрегантным эффектом, в сотни раз более сильным, чем у аспирина. Назначение этих препаратов (как правило, совместно с аспирином) необходимо в случаях, когда риск тромбоза очень высок: нестабильная стенокардия, острый коронарный синдром («прединфарктные состояния»), острый инфаркт миокарда и операции на сосудах сердца (стентирование, аорто-коронарное шунтирование и т.д.). Тиенопиридины назначают в качестве лечения также тем пациентам, которые не могут принимать аспирин из-за непереносимости или противопоказаний.
Важно: Сообщить врачу, если у вас ранее была язва желудка, двенадцатиперстной кишки (ДПК) или эрозивный гастрит, а также нестабильное АД с частыми кризами, подъемами выше 160-170/100 мм рт. ст. Эта информация поможет доктору сделать ваше лечение антиагрегантами безопасным. Доказано, что регулярный прием антиагрегантов позволяет снизить частоту инфарктов миокарда, инсультов и смерти пациентов со стенокардией до 23% (у каждых 23 человек из 100)! После операций коронарной ангиопластики и стентирования врачи рекомендуют совместный прием аспирина и клопидогреля на определенный срок (от месяца до нескольких лет).
Статины
Статины – антиатеросклеротические препараты, снижают уровень «плохого» холестерина крови (общий холестерин, ЛПНП, триглицериды), повышают уровень «хорошего» холестерина (ЛПВП). При длительном приеме препарата в дозе, позволяющей контролировать холестерин на целевом уровне, – способны останавливать рост атеросклеротических бляшек и даже уменьшать их размеры. Целевые уровни холестерина зависят от распространенности атеросклероза в организме и сопутствующих заболеваний (например, сахарный диабет). Спросите у вашего врача, какие целевые уровни должны быть у вас и не реже 4-х раз в год контролируйте эффективность лечения (анализ крови на холестерин и липиды). Привыкания к статинам и развития зависимости нет, лечение статинами должно проводиться постоянно. Если вы самостоятельно прекратили прием, то уже через один месяц после прекращения приема препарата уровень липидов крови возвращается к исходному.
Целевые уровни холестерина зависят от распространенности атеросклероза в организме и сопутствующих заболеваний (например, сахарный диабет). Спросите у вашего врача, какие целевые уровни должны быть у вас и не реже 4-х раз в год контролируйте эффективность лечения (анализ крови на холестерин и липиды). Привыкания к статинам и развития зависимости нет, лечение статинами должно проводиться постоянно. Если вы самостоятельно прекратили прием, то уже через один месяц после прекращения приема препарата уровень липидов крови возвращается к исходному.
Статины способны снижать риск развития инфаркта миокарда и инсульта до 30-40% (у каждых 30-40 человек из 100), причем у диабетиков этот эффект более выражен! То, что статины спасают жизни, стало известно после проведения нескольких крупных исследований, в которых участвовали тысячи и десятки тысяч больных стенокардией, сахарным диабетом, периферическим атеросклерозом. Сегодня статины рекомендуют для лечения не только пациентам со стенокардией, но и людям без ИБС, с несколькими факторами риска, для профилактики атеросклероза, инфаркта и инсульта.
В России зарегистрированы четыре препарата этой группы: симвастатин (Зокор), розувастатин (Крестор), аторвастатин (Липримар) и флувастатин (Лескол).Как принимать статины
Принимают статины в вечернее время (перед сном). Есть препараты, которые можно принимать в любое время суток. Возможна тошнота, нарушения стула. Не рекомендуют назначение статинов лицам с активными заболеваниями печени, в период беременности и кормления грудью. Очень редкий нежелательный эффект – боли в мышцах. Если вы начали прием препарата и заметили болезненность во всех мышцах тела – обязательно сообщите вашему врачу, чтобы избежать нежелательных осложнений. Если вы плохо переносите статины или прием максимальной терапевтической дозы не позволяет добиться контроля уровня липидов, то возможно снижение дозы и присоединение ингибитора всасывания холестерина – эзетимиба. Также ваш врач может порекомендовать для лечения использование других гиполипидемических препаратов: фибратов, никотиновой кислоты замедленного высвобождения.
Бета-блокаторы
Бета-блокаторы – уменьшают частоту сердечных сокращений (пульса), за счет этого снижается выполняемая сердцем работа и потребность сердечной мышцы (миокарда) в кислороде, улучшается кровоснабжение сердца, уменьшается число приступов стенокардии и увеличивается переносимость физических нагрузок. Бета-блокаторы предотвращают и лечат нарушения сердечного ритма (аритмии). Это особенно важно после перенесенного инфаркта миокарда, когда аритмия часто становится жизнеугрожающей. Регулярный прием бета-блокаторов позволяет предотвратить смерть больных, перенесших инфаркт, до 40% (у каждых 40 человек из 100!). Поэтому их рекомендуют назначать всем больным после инфаркта, при отсутствии противопоказаний. Бета-блокаторы нормализуют артериальное давление. У большинства больных стенокардия сочетается с артериальной гипертонией, в этом случае прием бета-блокатора «убивает двух зайцев» – лечим гипертонию и стенокардию одновременно. Некоторые бета-блокаторы доказали свою способность предотвращать развитие сердечной недостаточности. К ним относятся метапролола сукцинат (БеталокЗОК), бисопролол (Конкор), небивалол (Небилет), карведилол (Дилатренд). Этот эффект, так же, как и все вышеперечисленные, возможен только при регулярном длительном приеме препарата.
Некоторые бета-блокаторы доказали свою способность предотвращать развитие сердечной недостаточности. К ним относятся метапролола сукцинат (БеталокЗОК), бисопролол (Конкор), небивалол (Небилет), карведилол (Дилатренд). Этот эффект, так же, как и все вышеперечисленные, возможен только при регулярном длительном приеме препарата.
Как принимать бета-блокаторы
Принимают бета-блокатор ежедневно, в утренние часы (препараты пролонгированного действия, около 24 часов) или два раза в день (утром и вечером). Доза бета-блокатора подбирается индивидуально. Считается, что доза эффективна, если ваш пульс на фоне приема препарата в покое составляет 50-60 ударов в минуту. В этом случае проявляются все лечебные эффекты препарата. Не следует резко прекращать прием бета-блокатора – в первые дни рефлекторно ваш пульс может резко участиться и самочувствие ухудшится. У тех пациентов со стенокардией, которые принимают бета-блокатор для удержания правильного ритма и профилактики аритмии, после отмены могут возобновиться перебои в работе сердца. Нежелательные эффекты бета-блокаторов характерны в основном для некардиоселективных препаратов (например, снижение потенции), а у современных высококардиоселективных – проявляются редко, как правило, с увеличением дозы. Нежелательно назначение бета-блокаторов пациентам с бронхиальной астмой и хронической обструктивной болезнью легких ХОБЛ), атеросклеротическим поражением артерий нижних конечностей (облитерирующий атеросклероз).
Нежелательные эффекты бета-блокаторов характерны в основном для некардиоселективных препаратов (например, снижение потенции), а у современных высококардиоселективных – проявляются редко, как правило, с увеличением дозы. Нежелательно назначение бета-блокаторов пациентам с бронхиальной астмой и хронической обструктивной болезнью легких ХОБЛ), атеросклеротическим поражением артерий нижних конечностей (облитерирующий атеросклероз).
Анагонисты кальция
Анагонисты кальция – способны расширять сосуды сердца, увеличивая поступление крови к сердечной мышце (миокарду), за счет этого уменьшается количество приступов стенокардии. Разделяют на три основные группы, имеющие характерные особенности. Препараты из группы дигидропиридиновых антагонистов кальция (нифедипин) могут назначаться вместе с бета-блокаторами, или вместо бета-блокаторов (при непереносимости или противопоказаниях к последним). Первые поколения (нифедипин) увеличивают частоту сердечных сокращений, поэтому таблетки короткого действия (нифедипин 10 мг) принимать при стенокардии запрещено. Существуют специальные пролонгированные формы (осмо-адалат, коринфар-ретард, нифекард), содержащие от 20 до 60 мг нифедипина. Третье поколение препаратов (амлодипин, фелодипин) практически не увеличивает частоту пульса и принимается один раз в сутки. Препараты из группы верапамила и дилтиазема снижают частоту сердечных сокращений, совместный прием с бета-блокаторами противопоказан из-за риска брадикардии и др. осложнений. Доказано, что регулярный прием антагонистов кальция способен снизить частоту инсультов.
Существуют специальные пролонгированные формы (осмо-адалат, коринфар-ретард, нифекард), содержащие от 20 до 60 мг нифедипина. Третье поколение препаратов (амлодипин, фелодипин) практически не увеличивает частоту пульса и принимается один раз в сутки. Препараты из группы верапамила и дилтиазема снижают частоту сердечных сокращений, совместный прием с бета-блокаторами противопоказан из-за риска брадикардии и др. осложнений. Доказано, что регулярный прием антагонистов кальция способен снизить частоту инсультов.
Ингибиторы If-каналов (кораксан)
Ингибиторы If-каналов, единственным представителем на сегодняшний день является ивабрадин (кораксан). Препарат способен снижать частоту сердечных сокращений (пульса), за счет этого уменьшается число приступов стенокардии. В отличие от бета-блокаторов, этот ингибитор эффективен только при синусовом ритме, не влияет на нарушения сердечного ритма и артериальное давление, является симптоматическим препаратом (устраняет симптомы болезни). Влияние на прогноз пока не доказано (проводятся исследования). Ингибитор может назначаться вместо бета-блокаторов (при непереносимости или противопоказаниях к последним) или вместе с бета-блокаторами, для достижения целевого значения ЧСС (50-60 ударов в минуту).
Влияние на прогноз пока не доказано (проводятся исследования). Ингибитор может назначаться вместо бета-блокаторов (при непереносимости или противопоказаниях к последним) или вместе с бета-блокаторами, для достижения целевого значения ЧСС (50-60 ударов в минуту).
Как принимать кораксан
Кораксан принимают по 2,5-5-7,5 мг 2 раза в день (утром и вечером). Не рекомендовано назначение ивабрадина, если: ЧСС в покое ниже 60 уд/мин (до начала лечения), выраженная артериальная гипотензия (сАД – ниже 90 мм рт.ст. и дАД – ниже 50 мм рт.ст.), имеет место тяжелая печеночная недостаточность, диагностирован синдром слабости синусового узла, синоатриальная блокада или АV блокада III степени, постоянная форма фибрилляции предсердий, хроническая сердечная недостаточность III-IV стадии по классификации NYHA (еще недостаточно клинических данных), имплантирован искусственный водитель ритма.
Ингибиторы ангиотензин-превращающего фермента (ИАПФ)
Ингибиторы ангиотензин-превращающего фермента (ИАПФ) – при стенокардии назначаются для профилактики развития сердечной недостаточности. Поэтому дозы препаратов, как правило, ниже, чем при лечении гипертонии. Если после перенесённого ИМ у вас появились симптомы сердечной недостаточности или врачи выявили нарушение функции ЛЖ, добавление к терапии ИАПФ позволит существенно снизить риск смерти и вероятность повторного ИМ. Доказан эффект таких препаратов, как рамиприл, трандолаприл, зофеноприл, эналаприл. При плохой переносимости этих препаратов возможна замена на антагонисты рецепторов ангиотензина. ИАПФ могут назначаться при стенокардии и без инфаркта в анамнезе – доказана их способность замедлять прогрессирование атеросклероза. Доказан эффект препаратов рамиприл и периндоприл.
Поэтому дозы препаратов, как правило, ниже, чем при лечении гипертонии. Если после перенесённого ИМ у вас появились симптомы сердечной недостаточности или врачи выявили нарушение функции ЛЖ, добавление к терапии ИАПФ позволит существенно снизить риск смерти и вероятность повторного ИМ. Доказан эффект таких препаратов, как рамиприл, трандолаприл, зофеноприл, эналаприл. При плохой переносимости этих препаратов возможна замена на антагонисты рецепторов ангиотензина. ИАПФ могут назначаться при стенокардии и без инфаркта в анамнезе – доказана их способность замедлять прогрессирование атеросклероза. Доказан эффект препаратов рамиприл и периндоприл.
Нитраты
Нитраты – применяют для снятия ангинозной боли при стенокардии уже более 100 лет! Являются симптоматическими (обезболивающими) препаратами, не влияют на смертность и продолжительность жизни. Эффект нитратов заключается в кратковременном расширении сосудов, кровоснабжающих сердце. Существует множество форм выпуска нитратов, для различных ситуаций. Например – нитраты короткого действия, нитроглицерин в виде сублингвальных таблеток (под язык), спрей (Изокет, Нитроминт и т.д.) для быстрого снятия приступа стенокардии. Моментально снимают боль, действуют 10-15 минут. Используются не только для купирования уже возникшего приступа, но и для его предотвращения (например, перед началом физической нагрузки или в других ситуациях, в которых, по Вашему мнению, может развиться приступ стенокардии). Способны кратковременно резко снизить артериальное давление.
Например – нитраты короткого действия, нитроглицерин в виде сублингвальных таблеток (под язык), спрей (Изокет, Нитроминт и т.д.) для быстрого снятия приступа стенокардии. Моментально снимают боль, действуют 10-15 минут. Используются не только для купирования уже возникшего приступа, но и для его предотвращения (например, перед началом физической нагрузки или в других ситуациях, в которых, по Вашему мнению, может развиться приступ стенокардии). Способны кратковременно резко снизить артериальное давление.
Правила использования нитроглицерина короткого действия:
- Сядьте или прилягте.
- Примите нитроглицерин (положите под язык таблетку или распылите препарат под языком).
- Вы можете принять 1-3 дозы нитроглицерина, между дозами обязательно должен быть перерыв около 5 минут.
- Сообщите окружающим, что у вас приступ, и вы плохо себя чувствуете.
- Если боль не прекратилась через 15 минут, вызовите скорую помощь.

Нитраты умеренной продолжительности действия (нитросорбит, изосорбида мононитрат и динитрат 20 и 40 мг, т.д.) действуют несколько часов (до 6 ч) и применяются для профилактики приступов стенокардии. Как правило, такие формы нитратов назначаются 2-3 раза в день. Помните – если нитраты поступают в ваш организм непрерывно, то через несколько дней чувствительность ваших сосудов к нитроглицерину значительно снизится и препарат перестанет предотвращать приступы стенокардии. Поэтому при лечении нитратами средней длительности действия необходимы «безнитратные промежутки» до 6-8 часов. Ваш врач назначит вам прием препарата на утро и день (до 17.00), или на день и вечер, и т.д. Избежать развития толерантности к нитратам позволят нитраты пролонгированного действия (ретардные формы нитратов, 50 мг). Такие препараты принимаются один раз в сутки, действие продолжается до 10 часов, обеспечивая необходимые промежутки для восстановления чувствительности сосудов.
Помните: Нитраты длительного действия не могут являться основным методом лечения! Рекомендуется назначение нитратов только в том случае, если Вы принимаете основные группы препаратов в эффективной дозе, но у Вас сохраняются приступы стенокардии. Короткодействующие нитраты – используются по требованию. Прием нитратов сравнительно часто связан с появлением побочных эффектов (в первую очередь, головной боли), развитием привыкания (толерантности) к лекарству при регулярном приеме, возможностью возникновения синдрома «рикошета» при резком прекращении поступления препарата в организм.
Короткодействующие нитраты – используются по требованию. Прием нитратов сравнительно часто связан с появлением побочных эффектов (в первую очередь, головной боли), развитием привыкания (толерантности) к лекарству при регулярном приеме, возможностью возникновения синдрома «рикошета» при резком прекращении поступления препарата в организм.
Цитопротекторы – защищают от гибели клетки сердечной мышцы во время эпизодов острой и хронической нехватки кислорода (ишемии), позволяя клеткам вырабатывать энергию для сокращения сердца с использованием меньшего количества кислорода. Доказательная база имеется по препарату триметазидин (Предуктал МВ). Препарат не имеет противопоказаний (за исключением индивидуальной непереносимости) и побочных эффектов.
Партнерство врача и пациента – залог успешного лечения стенокардии. Остались вопросы? Запишитесь на приём!
С использованием материалов статьи Н.С. Веселковой
что делать до приезда врача
29 октября отмечается Всемирный день борьбы с инсультом. По такому поводу вместе с врачом мы составили подробный гид по оказанию первой помощи при инсульте и выяснили, что нельзя делать ни при каких обстоятельствах
По такому поводу вместе с врачом мы составили подробный гид по оказанию первой помощи при инсульте и выяснили, что нельзя делать ни при каких обстоятельствах
Что такое инсульт и чем он опасен
Инсульт – это нарушение кровообращения в головном мозге. Он может возникнуть из-за разрыва сосуда или его закупорки тромбом. В таком случае к нервным клеткам не поступает нужное количество кислорода, глюкозы и других питательных веществ, что может привести к их гибели.
Существуют несколько факторов, повышающих риск развития инсульта, в их числе: избыточный вес, высокий уровень холестерина, сахарный диабет, гипертония, употребление алкоголя и наркотиков, курение. Помимо этого, врачи учитывают генетическую предрасположенность и возраст: болезнь чаще поражает тех, кому больше 45 лет.
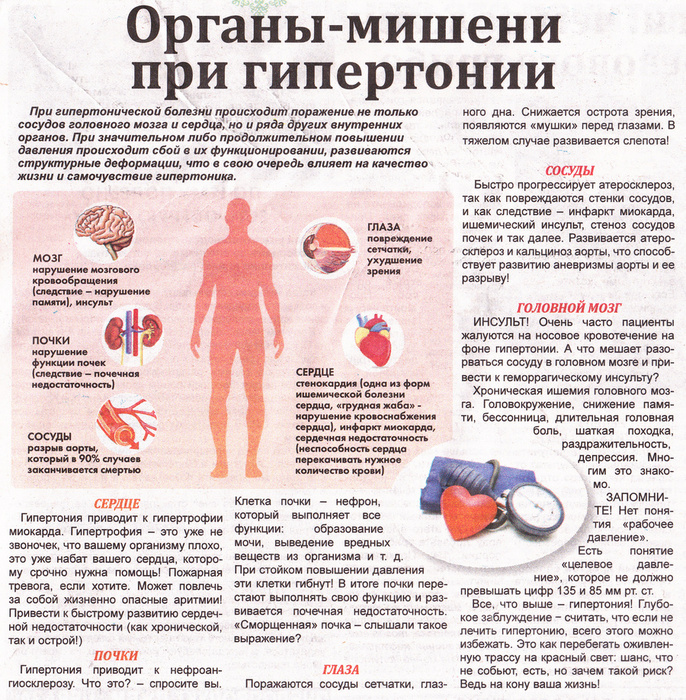
Инсульт может быть ишемическим и геморрагическим. Также выделяют субарахноидальное кровоизлияние, которое встречается редко, но в 50% случаев сопровождается летальным исходом. Ему свойственна острая боль в затылке, возможны судороги, рвота и потеря сознания.
Ему свойственна острая боль в затылке, возможны судороги, рвота и потеря сознания.
Ишемический инсульт, или инфаркт мозга, – самый распространенный вид нарушения мозгового кровообращения. Непосредственная причина ишемического инсульта – закупорка сосуда, питающего головной мозг. Это может произойти из-за образования тромба или его попадания в просвет сосуда. Повышенный риск образования тромбов есть у людей, страдающих атеросклерозом, нарушением ритма сердца или заболеванием клапанов сердца. Ишемический инсульт может произойти при самостоятельном приеме лекарств без назначения врача (например, мочегонных или комбинированных оральных контрацептивов).
Симптомы при ишемическом инсульте развиваются в течение непродолжительного времени и не сопровождаются головной болью, так как в головном мозге нет болевых рецепторов. Чаще всего это происходит ночью, когда человек спит, а утром при пробуждении обнаруживает, что не работает рука, нога или нарушена речь.
При геморрагическом инсульте происходит разрыв стенки сосуда и кровь пропитывает ткани головного мозга. Частыми причинами геморрагического инсульта становятся повышение артериального давления, прием препаратов, снижающих свертываемость крови, нарушение строения стенки сосуда (аневризмы) или врожденные аномалии сосудистого русла – артериовенозные мальформации. Геморрагический инсульт развивается быстро, часто сопровождается головной болью. Если кровь пропитывает сосудистые оболочки головного мозга, где есть болевые рецепторы, человек может потерять сознание. Этот подтип инсульта отличается высокой частотой гибели пациента, но если человек выживает, то неплохо восстанавливается.
Скорая помощь при инсульте
Желательно, чтобы человек с инсультом был доставлен в больницу как можно скорее – в течение трех часов от начала первых симптомов. Поэтому важно правильно организовать помощь человеку с подозрением на инсульт.
Вызовите скорую медицинскую помощь. Если симптомы инсульта появились у вас, то попросите о помощи, чтобы врача вызвал кто-то другой. Сообщите краткие данные о пациенте (возраст, что случилось). Оставьте свои контактные данные для связи с вами. Будьте готовы встретить врача и обеспечить доступ к пациенту.
Если симптомы инсульта появились у вас, то попросите о помощи, чтобы врача вызвал кто-то другой. Сообщите краткие данные о пациенте (возраст, что случилось). Оставьте свои контактные данные для связи с вами. Будьте готовы встретить врача и обеспечить доступ к пациенту.
Помогите пациенту занять безопасное положение: лучше всего лежать на боку, слегка приподняв голову.
Пока вы ожидаете скорую помощь постарайтесь выяснить у пациента, когда появились симптомы, какими хроническими заболеваниями он болеет и какие препараты принимает? Эта информация сэкономит время врачей и позволит быстро принять решение.
Если человек потерял сознание и не дышит, необходимо провести сердечно-легочную реанимацию. Однако для правильного ее оказания необходимо пройти специализированные обучающие курсы.
Если пациенту тяжело дышать, то снимите стесняющую одежду (тугой воротник, галстук или шарф), откройте окна.
— Если человеку холодно, то укройте его теплым одеялом.
— Пока едет скорая, ни в коем случае не пытайтесь напоить, накормить больного или заставить его встать. У человека может быть нарушение функции глотания, и он может подавиться. А при попытке встать из-за высокого давления или нарушения координации есть высокий риск падения и получения дополнительных травм.
— Внимательно наблюдайте за человеком на предмет любых изменений в его состоянии. Будьте готовы рассказать оператору службы экстренной помощи или врачу об их симптомах и о том, когда они начались. Обязательно укажите, упал ли человек или ударился головой.
— В некоторых случаях целесообразно самостоятельно доставить больного в ближайшую больницу, если вы не уверены в оперативности бригады.
— Обсудите это решение с оператором экстренных служб.
Хорошо, если помощь будут оказывать несколько человек. Например, один будет отвечать за реанимационные действия, второй следить за пульсом и давлением, а третий — говорить по телефону с врачами. Зовите на помощь соседей и окружающих, если больной находится на улице или в общественном заведении.
Зовите на помощь соседей и окружающих, если больной находится на улице или в общественном заведении.
Признаки и симптомы инсульта
В зависимости от тяжести инсульта симптомы могут быть незначительными или тяжелыми. Необходимо знать, на что обращать внимание. Чтобы проверить наличие предупреждающих признаков инсульта, можно использовать западное мнемоническое правило FAST (англ. — «быстро»), которое означает [4]:
F — face — «лицо»
A — arm — «рука»
S — speech — «речь»
T — time — «время»
Первый симптом — асимметрия лица. Если попросить человека улыбнуться, он не сможет это сделать, один уголок рта останется опущенным. Когда больной высовывает язык, тот может отклоняться в одну сторону. Как только вы провели небольшой оперативный тест, необходимо сразу вызвать скорую помощь. Часто пострадавший не реагирует на просьбы, не может связно говорить и поднять обе руки одновременно; иногда он находится в состоянии дезориентации, зрачки расширены или реакция на свет отсутствует.
Транзиторную ишемическую атаку бывает трудно идентифицировать только по симптомам [5]. Они полностью проходят в течение 24 часов и часто длятся менее пяти минут. При этом приступ вызывает временную недостаточность кровообращения, и за ним может последовать более тяжелый инсульт, поэтому важно обратиться к врачу как можно скорее.
Однако стоит помнить, что за движение и чувствительность отвечает лишь небольшая часть мозга, поэтому при нарушении кровообращения в других отделах мозга могут возникать самые разные симптомы: нарушение речи, глотания, зрения, головокружение, нарушение координации, спутанность и потеря сознания, эпилептические припадки, резкое снижение памяти или неадекватное поведение больного и другие. Главная задача — вызвать врача, если кому-то стало плохо: появились необычные симптомы, которых раньше не было. Лучше лишний раз перестраховаться, чем упустить время, которое является самым важным фактором, определяющим прогноз при инсульте.
Первая помощь при инсульте до приезда скорой
В домашних условиях можно провести комплекс мероприятий для поддержки больного, но без профессиональных медиков не обойтись в любом случае. При повышении артериального давления его не нужно снижать, это адаптивная реакция организма. Таким образом, организм пытается улучшить кровоснабжение головного мозга по специальным «запасным путям» кровообращения — коллатералям. Не следует давать пациенту никаких лекарств, так как вы не знаете инсульт ли у пациента или другое заболевание. Кроме того, ишемический и геморрагические инсульты лечатся совершенно по-разному. Это задача врачей за 3 часа поставить диагноз, доставить в специализированный центр по лечению инсульта и назначить соответствующее лечение. Важно понимать, что нервные клетки гибнут уже через 5 минут, если не получают достаточного кровоснабжения. Поэтому зону инфаркта уже не спасти, однако вокруг зоны гибели клеток формируется пограничная область (так называемая «пенумбра» — полутень), где нервные клетки находятся на грани гибели. При отсутствии лечения область пенумбры увеличивается и гибнет все больше клеток, что проявляется утяжелением симптомов инсульта и плохим прогнозом для жизни и последующего восстановления.
При отсутствии лечения область пенумбры увеличивается и гибнет все больше клеток, что проявляется утяжелением симптомов инсульта и плохим прогнозом для жизни и последующего восстановления.
Самопомощь при инсульте
Если симптомы незначительны, и пострадавший остается в сознании и способен двигаться, он может оказать себе первую помощь. Но только после того, как будет вызвана скорая. При инсульте стоит:
— Сообщить кому-то, помимо врачей, что вам плохо. Позвоните соседям и родственникам, которые рядом.
— Принять горизонтальное положение с приподнятой головой или в позиции лежа на боку.
— Освободить шею и грудную клетку от сдавливающих украшений, воротника рубашки, галстука и другой одежды.
— Не вставать до приезда скорой.
Что сделают медики
Диагностику и лечение больного проводят в отделении неврологии. Если с начала приступа прошло немного времени, у пациента есть шансы полностью восстановиться.
В больнице ему делают компьютерную томографию и тромболитическую терапию: вводят препарат, растворяющий тромбы. В некоторых случаях врачи выбирают тромбоэкстракцию — механическое удаление тромбов из сосудов.
Восстановление после инсульта
До стабилизации состояния человек должен находится в блоке интенсивной терапии (реанимации). После улучшения состояния его переводят в обычную палату и назначают лекарственные препараты для профилактики повторного инсульта. Кроме врачей с пациентом работают реабилитологи, логопеды, клинические психологи. Первые дни и недели очень важны для последующего восстановления. Процесс реабилитации зависит от множества факторов, в том числе от скорости оказания первой помощи и проведенного лечения, наличия хронических заболеваний.
Первый этап восстановления проходит в больнице: оценивается и стабилизируется состояние пациента. После лечения человек может остаться в стационаре или выписаться домой, но в любом случае необходимо строго соблюдать рекомендации врача. Если симптомы инсульта легкие, реабилитация может проходить амбулаторно. В первую очередь, важно снять мышечное напряжение, укрепить мобильность конечностей, стимулировать их подвижность простыми физиотерапевтическими упражнениями [6].
Если симптомы инсульта легкие, реабилитация может проходить амбулаторно. В первую очередь, важно снять мышечное напряжение, укрепить мобильность конечностей, стимулировать их подвижность простыми физиотерапевтическими упражнениями [6].
Если вы ухаживаете за человеком, перенесшим инсульт, запишите указания врача для дальнейшего лечения [7]. Возможно, пациенту потребуется систематическая транспортировка к реабилитологу или организация медобслуживания на дому.
Профилактика инсульта
Чтобы снизить риск развития инсульта, необходимо следовать основным правилам здорового образа жизни: питаться разнообразной и качественной пищей, заниматься спортом, проводить время на свежем воздухе, отдыхать и исключить вредные привычки. Пациентам старше 40 лет следует проходить периодические медицинские осмотры (диспансеризация или программы чек-ап). Важно проводить своевременное лечение хронических заболеваний, способных повысить риск развития инсульта.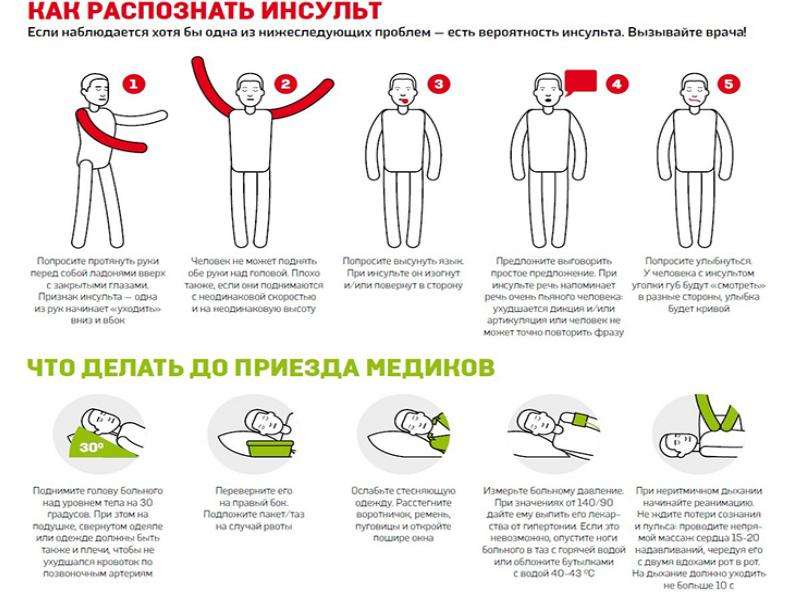
Комментарий врача
Сергей Макаров, невролог, отоневролог GMS Clinic, ассистент кафедры нервных болезней Института профессионального образования Первого МГМУ им. И.М. Сеченова
– Какие препараты можно безопасно использовать?
– Как это ни странно звучит, но никакие лекарственные средства пациенту с подозрением на инсульт давать не нужно. Даже средства для снижения артериального давления могут ухудшить прогноз, так как повышение артериального давления — это защитная реакция организма на закупорку сосуда. К сожалению, в настоящее время нет препаратов с доказанной эффективностью, способных клинически значимо изменить течение инсульта. Нужно вызвать врача, а дальше специалисты решат, какие лекарственные средства нужны и в каких дозах.
– Как отсутствие первой помощи влияет на дальнейшее лечение?
– Главный принцип медицинской этики – primum non nocere. «Прежде всего – не навреди». Поэтому главная помощь – обеспечить безопасность пациента, пока он ждет скорой медицинской помощи. Этому посвящена данная статья. В настоящее время в России создано много специализированных сосудистых центров по лечению инфарктов и инсультов. Если доставить пациента в эти сроки в период «терапевтического окна» – времени, когда можно растворить или удалить тромб – то у человека есть хорошие шансы на восстановление, хотя этот процесс индивидуален. Однако часто давность инсульта установить нельзя или у пациента есть противопоказания к тромболитической терапии. В таких случаях врачи вынуждены ограничиться симптоматической терапией. Пациенту обеспечивается поддержание жизненно важных функций и назначают лекарства для предупреждения повторного инсульта.
Этому посвящена данная статья. В настоящее время в России создано много специализированных сосудистых центров по лечению инфарктов и инсультов. Если доставить пациента в эти сроки в период «терапевтического окна» – времени, когда можно растворить или удалить тромб – то у человека есть хорошие шансы на восстановление, хотя этот процесс индивидуален. Однако часто давность инсульта установить нельзя или у пациента есть противопоказания к тромболитической терапии. В таких случаях врачи вынуждены ограничиться симптоматической терапией. Пациенту обеспечивается поддержание жизненно важных функций и назначают лекарства для предупреждения повторного инсульта.
– Если доставлять пациента в больницу самостоятельно, нужно ли заранее звонить, что брать с собой, насколько это вообще оправданно или лучше ждать скорую?
– Этот вопрос должен быть обсужден с оператором экстренных служб. В подавляющем большинстве случаев транспортировку больных осуществляет бригада скорой медицинской помощи. В крупных городах экстренные службы работают очень оперативно. При транспортировке пациента скорой помощью пациента уже ждут в больнице, поэтому многие пациенты получают эффективное лечение острого нарушения мозгового кровообращения. При транспортировке пациента в больницу с собой брать ничего не нужно, так как пациент поступит сразу в реанимацию, куда нельзя брать личные вещи.
В крупных городах экстренные службы работают очень оперативно. При транспортировке пациента скорой помощью пациента уже ждут в больнице, поэтому многие пациенты получают эффективное лечение острого нарушения мозгового кровообращения. При транспортировке пациента в больницу с собой брать ничего не нужно, так как пациент поступит сразу в реанимацию, куда нельзя брать личные вещи.
Ссылка на публикацию: РБК
10 простых домашних средств избавления от боли в груди
Последнее обновление
Боль в груди может быть сильной или легкой, но не всегда является признаком сердечного приступа. Это может быть связано с несколькими другими причинами. Однако рекомендуется обратиться к врачу, чтобы оценить возможность сердечных заболеваний или любого другого серьезного состояния здоровья. Как только будет выяснено, что боль в груди вызывает не проблема с сердцем, вы можете попробовать домашние средства для лечения боли.Вот несколько лучших домашних средств от боли в сердце, перечисленных для вас.
Однако рекомендуется обратиться к врачу, чтобы оценить возможность сердечных заболеваний или любого другого серьезного состояния здоровья. Как только будет выяснено, что боль в груди вызывает не проблема с сердцем, вы можете попробовать домашние средства для лечения боли.Вот несколько лучших домашних средств от боли в сердце, перечисленных для вас.
1. Немедленно преклоните колени на кровати
Если вы испытываете боль в груди, не теряя времени, встаньте на колени на кровати. Убедитесь, что ваша голова обращена к земле, а ягодицы подняты вверх. Это помогает автоматически выводить газ из живота.
2. Есть горячие жидкости
Скопление газов в желудке может быть причиной боли в груди. В этом случае пейте теплую воду или напиток, например чай.Горячая жидкость снимает боль, выбрасывая газ из вашего тела.
3. Используйте холодный пакет
Вы можете приложить холодный компресс к груди, если боль в груди возникает из-за напряжения мышц. Сделать холодный компресс очень просто. Возьмите несколько кубиков льда и оберните их тканью. Нанесите этот компресс на грудь на 10-20 минут. Делайте это дважды или трижды в день. Отек уменьшится через 2-3 дня.
Сделать холодный компресс очень просто. Возьмите несколько кубиков льда и оберните их тканью. Нанесите этот компресс на грудь на 10-20 минут. Делайте это дважды или трижды в день. Отек уменьшится через 2-3 дня.
4. Пейте молоко с чесноком
Добавьте 5-7 кусочков измельченного чеснока в стакан молока.Молоко вскипятите и выпейте. Жуйте кусочки чеснока. Это поможет вам облегчить боль в груди.
5. Молоко с куркумой
Молоко с куркумой — одно из полезных домашних средств от боли в груди. Возьмите чашку горячего молока. Добавьте в него половину чайной ложки порошка куркумы. Для аромата можно добавить в смесь черный перец и мед.
6. Используйте аспирин
Аспирин способен мгновенно уменьшить боль в груди. Запейте эту таблетку водой.Это самое простое средство для мгновенного облегчения.
7. Пищевая сода
Пищевая сода дает вам множество преимуществ. Одно из них — обезболивание в груди. Возьмите чашку горячей воды и добавьте в нее пищевую соду. Он помогает выпустить кислоту из вашего тела, тем самым уменьшая боль в груди.
8. Употребляйте яблочный уксус
Яблочный уксус улучшает пищеварение, предотвращая скопление газов в животе. В результате вы избавитесь от боли в груди.Для наилучшего результата можно выпить 2 чайные ложки яблочного уксуса.
9. Лягте на кровать
лег на кровать головой вверх. Это положение полезно для выпуска газа из вашей системы. Оставайтесь на некоторое время в этом положении. Вы обязательно почувствуете себя комфортно и безболезненно.
10. Сделайте массаж спины
Массаж спины может помочь вам при внезапной боли в груди. Лягте на кровать лицом вниз. Теперь сделайте сильный массаж верхней части спины.Это уменьшит не только боль в груди, но и другие физические боли.
Вышеупомянутые простые домашние средства можно использовать для снятия боли в груди, которая не проходит. Если вы часто испытываете резкую боль в груди, немедленно обратитесь к врачу.
Отказ от ответственности: Взгляды, мнения и позиции (включая содержание в любой форме), выраженные в этом сообщении, принадлежат только автору. Точность, полнота и достоверность любых заявлений, сделанных в этой статье, не гарантируются.Мы не несем ответственности за любые ошибки, упущения или заявления. Ответственность за права интеллектуальной собственности на этот контент возлагается на автора, и любая ответственность в отношении нарушения прав интеллектуальной собственности остается на нем / ней.
10 эффективных домашних средств для избавления от боли в груди + советы по облегчению
Когда вы испытываете резкое, интенсивное и жжение в груди, первая мысль, которая приходит вам в голову, — это сердечный приступ.И начинаешь паниковать. Хотя остановка сердца является вероятной, особенно когда вы испытываете боль в левом боку, она не всегда может быть единственной причиной. Итак, какова точная причина боли в груди? Это из-за интенсивной тренировки или из-за несварения желудка? Какой бы ни была причина, вам нужно вылечить ее, прежде чем она станет повседневным занятием. Мы поможем вам в этом с помощью нескольких домашних средств и советов. Прокрутите вниз, чтобы узнать больше.
В этой статье
Что вызывает боль в груди?
Признаки и симптомы боли в груди
10 лучших домашних средств для лечения боли в груди
Советы по облегчению
Что вызывает боль в груди?
Боль в груди отличается от человека к человеку и различается по интенсивности, локализации и продолжительности.
И хотя это один из основных симптомов сердечного заболевания, он также может возникать из-за менее серьезных проблем. Давайте посмотрим на причины боли в груди.
Причины, связанные с сердцем
- Сердечный приступ
- Стенокардия из-за закупорки кровеносных сосудов вашего сердца
- Перикардит, вызванный воспалением мешка вокруг сердца
- Миокардит, вызванный воспалением сердечной мышцы
- Кардиомиопатия, заболевание сердечной мышцы
- Расслоение аорты, вызванное разрывом аорты
Причины, связанные с легкими
- Бронхит
- Пневмония
- Плеврит
- Пневмоторакс, вызванный утечкой воздуха из легких в грудную клетку
- Тромбоэмболия легочной артерии или сгусток крови
- Бронхоспазм или сужение дыхательных путей (часто бывает у пациентов с астмой)
Причины, связанные с мышцами или костями
- Травмированные или сломанные ребра
- Боль мышцы от напряжения или болевых синдромов
- Давление на нервы из-за компрессионных переломов
Другие причины
- Заболевания, такие как опоясывающий лишай
- Приступы боли, вызывающие сильный страх
Помимо боли в груди, вы также можете испытывать другие симптомы, перечисленные ниже.
Вернуться к TOC
Признаки и симптомы боли в груди
Симптомы, связанные с сердцем
- Ощущение сжатия и давления в груди
- Боль в челюсти, спине или руке
- Усталость и слабость
- Головокружение
- Боли в животе
- Боль при нагрузке
- Одышка
- Тошнота
Другие симптомы
- Кислый / кислый вкус во рту
- Боль при глотании или еде
- Затруднение при глотании
- Боль, которая усиливается или улучшается в зависимости от положение вашего тела
- Боль при глубоком дыхании или кашле
- Лихорадка и озноб
- Паника или беспокойство
- Боль в спине, которая иррадирует в сторону груди
Боль в груди не просто болит; это также может помешать вашим повседневным делам и нарушить вашу жизнь.Следовательно, лучше лечить его как можно скорее. Ниже мы перечислили 10 лучших способов лечения боли в груди.
Вернуться к содержанию
10 лучших домашних средств для лечения боли в груди
- Чеснок
- Сок алоэ вера
- Витамины
- Яблочный уксус
- Горячие напитки
- Куркума с молоком
- Базилик
- Кайен
- Семена пажитника
- Миндаль
Как естественным образом вылечить боль в груди
1.Чеснок
Вам понадобится
- 1 чайная ложка чесночного сока
- 1 стакан теплой воды
Что вам нужно сделать
- Добавьте чайную ложку чесночного сока в стакан теплой воды.
- Хорошо перемешайте и употребляйте каждый день.
- Вы также можете каждое утро жевать один или два зубчика чеснока.
Как часто вы должны это делать
Делайте это 1-2 раза в день.
Почему это работает
Среди различных преимуществ чеснока главными являются предотвращение сердечно-сосудистых заболеваний и улучшение притока крови к сердцу (1), (2).Плохой приток крови к сердцу увеличивает риск сердечно-сосудистых заболеваний, а это, в свою очередь, увеличивает шансы развития боли в груди. Следовательно, ежедневное употребление чеснока — отличный способ справиться с болью в груди.
Вернуться к содержанию
2. Сок алоэ вера
Вам понадобится
1/4 стакана сока алоэ вера
Что вам нужно сделать
Потребляйте сок алоэ вера.
Как часто вам следует это делать
Вы должны пить сок алоэ вера 1-2 раза в день.
Почему это работает
Алоэ вера — чудесное растение, обладающее широким спектром преимуществ для здоровья. Это может помочь укрепить вашу сердечно-сосудистую систему, отрегулировать хороший холестерин, снизить уровень триглицеридов, а также снизить артериальное давление (3), (4). Все это помогает облегчить боль в груди.
Вернуться к TOC
3. Витамины
Исследования показали, что дефицит витаминов D и B12 приводит к боли в груди и даже к инфаркту миокарда или сердечному приступу (5), (6).Итак, если вы страдаете от боли в груди, первое, что вам нужно решить, — это диета. Убедитесь, что вы соблюдаете здоровую и сбалансированную диету, которая содержит продукты, богатые всеми витаминами, необходимыми для нормального функционирования вашего организма.
Употребляйте такие продукты, как рыба, сыр, яичный желток, злаки, соевые продукты и мясо. Вы также можете выбрать дополнительные добавки этих витаминов после консультации с врачом.
Вернуться к TOC
4. Яблочный уксус
Вам понадобится
- 1 столовая ложка яблочного уксуса
- 1 стакан воды
Что вам нужно сделать
- Добавьте столовую ложку яблока добавьте яблочный уксус в стакан воды и хорошо перемешайте.
- Примите этот раствор.
Как часто вам следует это делать
Вы должны пить этот раствор предпочтительно перед едой или всякий раз, когда вы испытываете боль в груди.
Почему это работает
Яблочный уксус, обладающий мощными противовоспалительными свойствами, помогает лечить изжогу и кислотный рефлюкс, которые являются частыми виновниками боли в груди (7).
Вернуться к TOC
5. Горячие напитки
Потягивая что-нибудь горячее — будь то стакан горячей воды или освежающий травяной чай — может помочь облегчить боль в груди, возникающую из-за вздутия живота или несварения желудка.Горячие напитки могут уменьшить вздутие живота, улучшить пищеварение и улучшить здоровье сердца (8), (9).
Вернуться к содержанию
6. Куркума с молоком.
Вам понадобится
- 1/2 чайной ложки порошка куркумы
- 1 стакан горячего молока
Что вам нужно сделать
- Смешайте половину чайной ложки порошка куркумы в стакане горячего молока.
- Выпейте эту смесь.
Как часто вы должны это делать
Вы должны пить эту смесь один раз в день перед сном.
Почему это работает
Куркума — богатый источник куркумина. Это соединение широко используется для уменьшения окисления холестерина, образования сгустков и образования бляшек на артериях — все это может привести к проблемам с сердцем и боли в груди (10), (11). Куркумин также обладает противовоспалительными свойствами, которые помогают уменьшить интенсивность боли в груди (12).
Вернуться к оглавлению
7. Базилик
Вам понадобится
8-10 листьев базилика
Что вам нужно сделать
- Жуйте листья базилика.
- Вы также можете выпить чай с базиликом.
- Вы также можете извлечь чайную ложку сока базилика и съесть ее с медом.
Как часто вы должны это делать
Делайте это один раз в день для эффективных результатов.
Почему это работает
Базилик содержит высокий уровень витамина К и магния. В то время как магний способствует притоку крови к сердцу и расслабляет кровеносные сосуды, витамин К предотвращает накопление холестерина в стенках кровеносных сосудов (13), (14).Это помогает при лечении сердечных заболеваний, а также боли в груди (15).
Вернуться к содержанию
8. Кайенский перец
Вам понадобится
- 1 чайная ложка измельченного кайенского перца
- 1 стакан любого фруктового сока
Что вам нужно сделать
- Добавьте одну чайную ложку кайенский перец добавить в стакан любого фруктового сока и хорошо перемешать.
- Потребляйте это.
Как часто вы должны это делать
Вы должны употреблять это один раз в день.
Почему это работает
Кайенский перец содержит капсаицин, который обладает сильными противовоспалительными свойствами, которые помогают уменьшить интенсивность боли в груди (16). Он также помогает регулировать приток крови к сердцу, тем самым предотвращая сердечные заболевания, которые также могут привести к боли в груди (17).
Вернуться к TOC
9. Семена пажитника
Вам понадобится
1 чайная ложка семян пажитника
Что вам нужно сделать
- Замочите чайную ложку семян пажитника на ночь и съешьте их на следующее утро.
- Кроме того, вы можете кипятить чайную ложку семян пажитника в небольшом количестве воды в течение 5 минут и пить смесь после процеживания.
Как часто вы должны это делать
Делайте это 1-2 раза в день.
Почему это работает
Семена пажитника обладают мощными противовоспалительными и антиоксидантными свойствами, которые улучшают здоровье сердечно-сосудистой системы и предотвращают боль в груди (18). Они делают это, улучшая приток крови к сердцу и снижая уровень холестерина (19).
Вернуться к оглавлению
10. Миндаль
Вам понадобится
Горстка миндаля
Что вам нужно сделать
- Замочите горсть миндаля в воде на пару часов.
- Снимите кожицу и съешьте миндаль.
- Вы также можете смешать в равных количествах миндальное и розовое масла и втереть смесь в грудь для быстрого облегчения.
Как часто вы должны это делать
Вы должны делать это один раз в день.
Почему это работает?
Миндаль — богатый источник полиненасыщенных жирных кислот, которые не только способствуют здоровью сердца, но и помогают снизить уровень холестерина (20), (21).Это может помочь в лечении сердечно-сосудистых заболеваний и боли в груди.
В дополнение к этим средствам вы также можете попробовать следующее:
a. Холодные компрессы : Напряженные действия, такие как упражнения или тупая травма, могут вызвать боль в груди. Применение холодного компресса может помочь избавиться от отека и боли.
б. Ложь : Немедленное положение в положении лежа с поднятой головой над телом облегчает боль в груди из-за стенокардии, поскольку устраняется сила тяжести и увеличивается кровоснабжение сердца.Сидение в вертикальном положении может облегчить боль из-за кислотного рефлюкса.
г. Щелочные продукты : Щелочные продукты могут уменьшить воспаление в организме, тем самым снижая частоту возникновения язвенной болезни, сердечных заболеваний и рака. Некоторые щелочные продукты — это фрукты, такие как яблоко, банан, ежевика, финики, апельсины и ананас, и овощи, такие как брокколи, капуста, грибы, морковь, сельдерей, грибы, тыква и баклажаны.
После того, как вы попробовали вышеперечисленные средства, вы также можете следовать этим советам для облегчения состояния.
Вернуться к оглавлению
Наконечники для снятия напряжения
- Избегайте физических нагрузок.
- Соблюдайте сбалансированную диету.
- Ограничьте употребление алкоголя.
- Избегайте употребления табака.
- Избавьтесь от стресса.
- Практикуйте позы йоги, такие как Матсьясана (поза рыбы), Бхуджангасана (поза кобры) и Дханурасана (поза лука).
- Попробуйте точечный массаж.
Никогда не относитесь к боли в груди легкомысленно. Если он не исчезнет даже после того, как вы воспользуетесь приведенными здесь средствами и советами, немедленно обратитесь к врачу.Если боль в груди возникает из-за костохондрита, кислотного рефлюкса или приступов тревоги, ее можно лечить в амбулаторных условиях. Такое опасное для жизни состояние, как инфаркт миокарда, требует немедленной медицинской помощи. Мы надеемся, что эта статья оказалась для вас полезной. Сообщите нам свой отзыв, оставив комментарий в поле ниже.
Вернуться к оглавлению
Часто задаваемые вопросы
Почему у меня болит грудь при глотании пищи?
Вы можете испытывать боль в груди и тошноту при глотании пищи, если вы страдаете эзофагитом, воспалением слизистой оболочки пищевода.
Каковы причины боли в груди у молодых людей?
Некоторые из распространенных причин боли в груди у молодых людей — перенапряжение, простуда, кашель, плеврит, перикардит и гипертрофическая кардиомиопатия.
Может ли возникать боль в груди на ранних сроках беременности?
Да. Изменения в вашем теле, стресс, изжога и несварение желудка — одни из наиболее частых причин боли в груди во время беременности.
Может ли возникать боль в груди из-за холода?
Да. Хотя точная причина этого еще не установлена, это может быть связано с опухолью хряща, называемой суставной щелью
Почему болит правая сторона груди?
Боль в правой части грудной клетки может указывать на воспаление или раздражение легких или слизистой оболочки грудной клетки, также называемое плевритом.Вы можете испытывать острую боль, когда пытаетесь кашлять, чихать или даже дышать, когда страдаете плевритом. Травма груди, изжога, растяжение мышц или такие заболевания, как реберный хондрит, панкреатит и опоясывающий лишай, также могут вызывать боль в правой части груди.
Рекомендованных статей:
Была ли эта статья полезной? Связанные Следующие две вкладки изменяют содержимое ниже.Шахин имеет ученую степень в области генетики человека и молекулярной биологии.Она — генетик со знанием дела биотехнологии, иммунологии, медицинской генетики, биохимии, микробиологии и генетического консультирования. Ее страсть к писательству и ее образование существенно помогли ей в написании качественного контента на темы, связанные со здоровьем и благополучием. В свободное время Шахин любит исследовать мир и различные вкусы / кухни, которые он может предложить. Фотография — еще одно увлечение, которое она приобрела в последнее время.
Д-р Бхакти Капсе — врач общей практики с более чем 10-летним опытом работы в семейной медицине.Она получила степень бакалавра медицины и бакалавра хирургии в Государственном медицинском колледже Нагпура. Она имеет опыт диагностики и лечения астмы, диабета, гипертонии и инфекционных заболеваний, хорошо известна своим обслуживанием пациентов и клиническими навыками. Врач общей практики доктор Капсе … подробнееКак пережить сердечный приступ в одиночестве
Если случился сердечный приступ, и вы остались одни, что делать, а что нет? Отвечает доцент клиники профессор Чин Чи Тан, старший консультант отделения кардиологии Национального кардиологического центра Сингапура (NHCS).
Если у вас случится сердечный приступ в компании людей, то крик о помощи, вероятно, будет первым инстинктивным поступком, который вы сделаете. Но что, если сердечный приступ случится, когда вы один, сможете ли вы его пережить? Вот что надо делать.
Что делать при сердечном приступе?
1. (Первое, что нужно сделать) Позвоните в службу экстренной помощи
. Если у вас случится сердечный приступ — независимо от того, один вы или в присутствии других — самое первое, что нужно сделать, это вызвать скорую медицинскую помощь (позвонить 995, если в Сингапуре) .Чтобы сохранить сердечную мышцу, вам необходимо как можно быстрее получить специализированное лечение.
«Если вы останетесь одни во время сердечного приступа, прекратите все, что вы делаете, перейдите в безопасное место, чтобы отдохнуть, и обратитесь за медицинской помощью. Например, если вы едете за рулем, сначала сверните на обочину дороги и обратитесь за помощью », — советует Клинический доцент Чин Чи Тан, старший консультант, Отделение кардиологии, Национальный кардиологический центр Сингапура (NHCS), член Группа SingHealth.
Что что делать в ожидании прибытия медицинской помощи
2. Примите аспирин (если у вас нет на него аллергии)
Аспирин — это наиболее распространенное в мире лекарство для разжижения крови, которое повысит ваши шансы на выживание при сердечном приступе. .
Большинство случаев сердечного приступа вызвано образованием тромба в одном из кровеносных сосудов, ответственных за кровоснабжение сердца. Возникающая в результате закупорка лишает сердце богатой кислородом крови, вызывая повреждение сердечной мышцы, которая постепенно умирает.Прием аспирина во время сердечного приступа может помочь, поскольку он предотвращает увеличение сгустка, давая организму возможность разрушить сгусток крови.
Если у вас дома есть аспирин, и вы знаете, что у вас нет на него аллергии, вы можете подумать о его приеме в ожидании прибытия скорой медицинской помощи.
3. Лечь и успокоиться
Не паникуйте! Сохраняйте спокойствие, ложитесь и отдыхайте, ожидая помощи.
Что не делать во время сердечного приступа
1.Не полагайтесь только на прием нитроглицерина
Принятие прописанного лекарства, такого как нитроглицерин, которое временно расширяет кровеносные сосуды для улучшения кровоснабжения сердца, вряд ли остановит сердечный приступ. Вам все равно нужно позвать на помощь.
Доцент Чин говорит: «Не было доказано, что нитроглицерин предотвращает сердечные приступы или существенно улучшает выживаемость во время приступа. Это более полезно для пациентов со стенокардией, совершенно другим состоянием, при котором пациенты испытывают боль в груди или дискомфорт при физических нагрузках.”
Стенокардия возникает из-за дисбаланса предложения и спроса на кровь для сердца, но это происходит из-за сужения кровеносного сосуда, а не из-за тромба, который необходимо разрушить. Прием нитроглицерина в такой ситуации может временно расширить суженный кровеносный сосуд и уменьшить дискомфорт.
2. Не кашляйте повторно
Что касается самостоятельного «лечения», такого как неоднократный кашель, доцент Чин предупреждает, что это, вероятно, просто городские легенды.
Он объясняет: «В редких случаях, когда сердцебиение очень медленное из-за аномального рефлекторного механизма, кашель может помочь восстановить нормальный сердечный ритм, но это не то, что происходит при сердечном приступе.”
3. Не давите на грудь
Подобно тому, как многократный кашель не поможет во время сердечного приступа, давление на область груди во время сердечного приступа также вряд ли поможет, если только сердце человека не перестало биться (также известное как а остановка сердца).
При остановке сердца следует провести СЛР (сердечно-легочную реанимацию) — в идеале кем-то, кто обучен этому.
«Даже если человек имеет квалификацию для проведения СЛР, он или она должны позвонить за помощью и уведомить скорую медицинскую помощь, прежде чем оказывать помощь», — говорит доцент Чин.
Симптомы сердечного приступа
Чтобы точно узнать, страдаете ли вы сердечным приступом, сначала необходимо определить его симптомы. Классические симптомы сердечного приступа включают:
- Сильная боль в груди (например, сдавливание, тяжесть или давление) в центральной или левой части грудной клетки, длящаяся обычно не менее 20 минут.
- Боль, отдающая в левое плечо, шею или челюсть.
- Обильное потоотделение и ощущение надвигающейся гибели.
«Около 90 процентов людей, страдающих сердечным приступом, испытывают классические симптомы», — говорит доцент Чин.
Однако у пожилых людей, женщин и людей, страдающих диабетом, может развиться неклассические симптомы сердечного приступа . К ним относятся:
- Одышка
- Слабая боль в груди
- Тошнота, рвота
- Боль в эпигастральной области (верхняя центральная часть живота)
Часто задаваемые вопросы о том, что делать во время сердечного приступа
1.Будет ли разница в том, чтобы лечь, сесть или встать во время сердечного приступа?
Вряд ли это будет иметь большое значение. Доцент Чин говорит: «Большинство людей будут чувствовать себя очень некомфортно и захотят лечь. У некоторых людей они могут чувствовать сильную одышку и, следовательно, хотят сидеть прямо. Я бы посоветовал позволить человеку попасть в положение, в котором он / она наиболее комфортно «.
2. Поможет ли питьевая вода или есть что-нибудь во время сердечного приступа?
Больному не поможет.Большинство людей, страдающих сердечным приступом, не голодны и не хотят есть. По возможности не рекомендуется есть и пить во время сердечного приступа. , потому что у людей, страдающих сердечным приступом, высока вероятность рвоты и, следовательно, они могут подавиться или задыхаться от рвоты.
3. Поможет ли использование АВД во время сердечного приступа? В каких сценариях следует использовать СЛР и АВД?
AED (автоматический внешний дефибриллятор), как и при СЛР, следует использовать только при остановке сердца (см. Пункт 3 выше в разделе «Не давите на грудную клетку»).
Запрещается использовать AED, если сердце пациента все еще работает во время сердечного приступа, поскольку удар электрическим током в сердце в этой ситуации может фактически привести к прекращению работы сердца. .
4. Какова выживаемость при сердечных приступах в Сингапуре?
Согласно последнему отчету Сингапурского регистра инфаркта миокарда, около 92% пациентов в 2018 году выжили более 30 дней после сердечного приступа. Это значительное улучшение по сравнению с выживаемостью в 2009 году.
Ссылка: K21
Ознакомьтесь с другими статьями о здоровье сердца:
Советы для здорового сердца
Внезапные боли в груди, которые нельзя игнорировать
Учащенное сердцебиение: когда оно серьезное?
Как вирусная инфекция может поразить сердце
Как образование зубного налета может привести к сердечному приступу
Можно ли распознать сердечный приступ или инсульт?
августа 2014 г.
Распечатать этот номер
Что делать, когда на счету каждый момент
Как бы вы отреагировали на неотложную медицинскую помощь? Когда дело доходит до таких опасных для жизни состояний, как сердечный приступ или инсульт, на счету каждая минута.Узнайте о признаках и симптомах этих угроз здоровью. Если вы думаете, что у вас или у кого-то еще может быть сердечный приступ или инсульт, немедленно обратитесь за медицинской помощью. Быстрые действия могут спасти вашу или чью-то жизнь.
Сердечные заболевания и инсульт являются двумя главными причинами смерти как женщин, так и мужчин в США. По данным Центров по контролю за заболеваниями и здравоохранения США, кто-то умирает от сердечного приступа примерно каждые 90 секунд, а инсульт — примерно каждые 4 минуты. Профилактика.Быстрая медицинская помощь может предотвратить многие из этих смертей. Быстрые действия также могут ограничить необратимые повреждения тела.
Сердечный приступ и инсульт вызываются нарушением нормального притока крови к сердцу или мозгу — двум органам, которые необходимы для жизни. Без доступа к богатой кислородом крови и питательным веществам клетки сердца или мозга начинают давать сбои и умирать. Эта гибель клеток может вызвать ряд вредных эффектов по всему телу. Изменения в конечном итоге приводят к знакомым симптомам критического состояния сердца или головного мозга.
Возможно, вам известны наиболее распространенные симптомы сердечного приступа: продолжительная сокрушительная боль в груди и затрудненное дыхание. Сердечный приступ может также вызвать холодный пот, учащенное сердцебиение, боль в левой руке, жесткость челюсти или боль в плече.
Многие не знают, что у женщин часто другие симптомы сердечного приступа, чем у мужчин. Например, вместо боли в груди во время сердечного приступа женщины могут чувствовать себя чрезвычайно истощенными и утомленными или иметь несварение желудка и тошноту.
«Многие женщины испытывают смутное чувство мрака и обреченности, чувство:« Я просто не чувствую себя совершенно правым и не знаю, почему », — говорит д-р.Патрис Десвинь-Никенс, эксперт NIH в области здоровья сердца.
Симптомы инсульта включают внезапное ухудшение зрения, речи или ходьбы, а также чувство слабости, онемения, головокружения и замешательства. «У некоторых людей возникает сильная головная боль, которая является немедленной и сильной, отличной от любой, которая у вас когда-либо была», — говорит доктор Салина Вадди, эксперт Национального института здравоохранения по инсульту.
При первых признаках любого из этих симптомов быстрые действия со стороны вас, кого-то из ваших знакомых или прохожего могут иметь огромное значение.Исследования, финансируемые Национальным институтом здравоохранения, помогли ежегодно переживать сердечные приступы и инсульты. Теперь у нас есть лекарства, процедуры и устройства, которые могут помочь ограничить повреждение сердца и головного мозга после приступа, если медицинская помощь прибудет быстро.
Если сердце испытывает недостаток крови слишком долго — обычно более 20 минут — сердечная мышца может быть необратимо повреждена, — говорит Десвинь-Никенс. «Вам нужно быть в больнице, потому что существует риск остановки сердца [ваше сердце останавливается]», что может быть смертельно опасным.В больнице врачи могут назначить препараты для разрушения тромбов и выполнить другие неотложные процедуры.
Что касается инсульта, Уодди говорит: «Чем дольше вы ждете, тем больше клеток мозга умирает» и тем выше вероятность необратимого повреждения или инвалидности.
Неотложная помощь при инсульте зависит от вида инсульта. Самый распространенный тип, ишемический инсульт, вызывается сгустком, который закупоривает кровеносный сосуд в головном мозге. Препарат, растворяющий сгустки, tPA работает лучше всего, если его вводят вскоре после появления симптомов.Исследования NIH показывают, что пациенты, получавшие tPA в течение 3 часов после начала инсульта, с большей вероятностью полностью выздоровели.
Другие инсульты вызваны кровоизлиянием — когда кровеносный сосуд разрывается и попадает в мозг. «У пациента может быть более сильное кровотечение в течение первых 3 часов», — говорит Уодди. Медицинская бригада больницы может помочь остановить кровотечение, поэтому важен каждый момент.
Даже если вы не уверены, не стесняйтесь и не стесняйтесь звонить 9-1-1, если вы подозреваете сердечный приступ или инсульт.«Вы не должны идти за ключами от машины. Ваш супруг не должен отвезти вас в больницу, — советует Десвинь-Никенс. «Бригада скорой помощи обучена лечению этих симптомов, и это может означать разницу между жизнью и смертью».
Сердечный приступ или инсульт может случиться с кем угодно, но ваш риск увеличивается с возрастом. Семейный или личный анамнез сердечного приступа или инсульта также повышает ваш риск. Но некоторые факторы риска сердечного приступа и инсульта находятся под вашим контролем. Их лечение может значительно снизить риск.
«Если у вас высокое кровяное давление, высокий уровень холестерина или диабет, проконсультируйтесь с врачом, чтобы взять под контроль эти состояния», — говорит Вадди. «Знайте свои числа [кровяное давление, уровень сахара в крови и холестерин] и их значение».
В некоторой степени вы также можете подготовиться к неотложной медицинской помощи. Когда вы приедете, больница может не иметь доступа к вашим медицинским записям. Держите под рукой важную медицинскую информацию, такую как лекарства, которые вы принимаете, аллергии и контакты для экстренных случаев.Медицинской бригаде важно знать, например, принимали ли вы антикоагулянты, чтобы предотвратить образование тромбов; эти разжижители крови повышают риск кровотечения. Вы можете подумать о том, чтобы иметь карточку бумажника NIH, в которой перечислены симптомы сердечного приступа и есть место для вашей личной медицинской информации.
Исследователи NIH изучают новые лекарства и процедуры, которые помогут сердцу и мозгу восстановить себя и улучшить функции органов. «Но нет ничего, что могло бы сэкономить ваше время и здоровье, а также предотвратить профилактику», — говорит д-р.Джереми Браун, директор отдела исследований неотложной помощи NIH. Исследования показывают, что выбор здорового образа жизни может в первую очередь помочь предотвратить возникновение этих неотложных состояний. Придерживайтесь здоровой диеты, богатой белком, цельнозерновыми, фруктами и овощами и с низким содержанием насыщенных жиров. Регулярно занимайтесь спортом и не курите.
«Я думаю, что одна из самых важных вещей, которые мы можем сделать, — это пройти базовую сердечно-легочную реанимацию — процедуру, которая спасает жизнь, когда у человека прекращается дыхание или сердцебиение.и курс первой помощи », — рекомендует Браун. «Мы знаем, что большинство случаев остановки сердца происходит за пределами больниц, и многие из них можно спасти, если мы быстро доставим на место происшествия людей, прошедших базовую подготовку. Скорая помощь никогда не сможет добраться туда так быстро, как проезжающий мимо гражданин ».
Независимо от того, обучены ли вы предлагать помощь, если вы заметили у кого-то симптомы сердечного приступа или инсульта, немедленно обратитесь за помощью.
«Если вы даже думаете о том, чтобы позвонить в службу 9-1-1, вам следует позвонить», — говорит Десвинь-Никенс.«Да, другие состояния могут имитировать признаки и симптомы сердечного приступа или инсульта, но позвольте врачу скорой помощи выяснить это в отделении неотложной помощи».
Аспирин и болезнь сердца | Американская кардиологическая ассоциация
Следует ли вам принимать аспирин для предотвращения сердечного приступа?
Рекомендация AHA
Вы не должны самостоятельно принимать низкие дозы аспирина, не посоветовавшись с врачом. Риски и преимущества различаются для каждого человека.
Если у вас был сердечный приступ или инсульт, ваш врач может посоветовать вам принимать ежедневную низкую дозу аспирина, чтобы предотвратить другой.Аспирин является частью хорошо разработанного плана лечения пациентов с сердечным приступом или инсультом в анамнезе. Всегда следуйте планам лечения, рекомендованным вашим врачом.
Из-за риска кровотечения терапия аспирином не рекомендуется, если у вас никогда не было сердечного приступа или инсульта, за исключением некоторых тщательно отобранных пациентов. Если вам больше 70 лет, прием аспирина для предотвращения первого сердечного приступа или инсульта может принести больше вреда, чем пользы.
Знайте риски.
Поскольку аспирин разжижает кровь, он может вызвать несколько осложнений. Сообщите своему врачу, если к вам относится какая-либо из этих ситуаций. Не следует принимать аспирин в низких дозах ежедневно, не посоветовавшись с врачом, если вы:
- У вас аллергия или непереносимость аспирина
- Подвержены риску желудочно-кишечного кровотечения или геморрагического инсульта
- Регулярно употреблять алкоголь
- Проходите какие-либо простые медицинские или стоматологические процедуры
- Возраст старше 70 лет
Люди, которые регулярно принимают аспирин, могут вызвать проблемы с желудком, в том числе желудочное кровотечение.Употребление алкоголя может увеличить эти риски для желудка. Если вам рекомендуют принимать аспирин, спросите своего врача, безопасно ли вам употреблять алкоголь в умеренных количествах.
Людям с диабетом, у которых в анамнезе не было сердечного приступа или инсульта, может не потребоваться терапия аспирином, если их лечащие врачи специально не рекомендуют ее как часть общего плана лечения.
Как аспирин помогает предотвратить сердечный приступ и инсульт?
Большинство сердечных приступов и инсультов происходит, когда блокируется кровоснабжение части сердечной мышцы или мозга.Обычно это начинается с атеросклероза — процесса, при котором отложения жировых веществ, холестерина, продуктов жизнедеятельности клеток, кальция и других веществ накапливаются во внутренней выстилке артерии. Это образование называется зубным налетом.
Зубной налет обычно поражает артерии крупных и средних размеров. Бляшки могут вырасти достаточно большими, чтобы значительно уменьшить кровоток через артерию. Но большая часть повреждений возникает, когда налет становится хрупким и разрывается. Бляшки, которые разрываются, вызывают образование тромбов, которые могут блокировать кровоток или отрываться и перемещаться в другую часть тела.Это называется эмболией.
- Если сгусток крови блокирует кровеносный сосуд, питающий сердце, это вызывает сердечный приступ.
- Если сгусток крови блокирует кровеносный сосуд, питающий мозг, это вызывает инсульт.
Аспирин разжижает кровь, что помогает предотвратить образование тромбов.
Некоторым пациентам будет назначен аспирин в сочетании с другим антиагрегантным препаратом (например, клопидогрелом, прасугрелом или тикагрелором) — также известный как двойная антитромбоцитарная терапия (ДАТ).Узнайте больше о DAPT.
Следует ли мне принимать аспирин во время сердечного приступа или инсульта?
Более важная вещь, которую нужно сделать, если появятся какие-либо признаки сердечного приступа, — это немедленно позвонить в службу 911. Не делайте ничего, пока не позвоните в службу 911. В частности, не принимайте аспирин, а затем подождите, пока он облегчит вашу боль. Не откладывайте звонок в службу 911. Сам по себе аспирин не вылечит сердечный приступ.
После того, как вы позвоните 911, оператор 911 может порекомендовать вам принять аспирин.Он или она может убедиться, что у вас нет аллергии на аспирин или состояния, которое делает его слишком рискованным. Если оператор службы экстренной помощи не говорит с вами о приеме аспирина, техники скорой медицинской помощи или врач отделения неотложной помощи дадут вам аспирин, если он вам подходит.
Не рекомендуется принимать аспирин во время инсульта, потому что не все инсульты вызваны сгустками крови. Большинство инсультов вызвано сгустками крови, но некоторые из них вызваны разрывом кровеносных сосудов. Прием аспирина потенциально может усугубить эти кровоточащие инсульты.
Что в итоге?
Лучший способ узнать, может ли вам помочь терапия аспирином, — это спросить своего врача. Не следует начинать прием аспирина самостоятельно.
10 лучших средств от боли в груди
Боль в груди — это боль или дискомфорт, которые человек может чувствовать между шеей и областью живота. Он может проявляться во многих формах, таких как раздавливание или жжение, от острого укола до тупой боли. Боль распространяется от шеи к челюстям, а затем к обеим рукам.Многие люди с болью в груди боятся сердечного приступа. Причин боли в груди много. Некоторые из них опасны для здоровья, а некоторые нет.
Домашние средства от боли в груди предназначены для лечения необычной боли в груди, которая может быть вызвана газом, беспокойством или растяжением мышц.
Человек может следовать данным домашним средствам, чтобы вылечить боль в груди / сердце:
Домашние средства от боли в груди?
Человек может следовать данным домашним средствам, чтобы вылечить боль в груди / сердце:
➢ МИНДАЛЬ
Когда боль в сердце возникает после еды, возможной причиной обвинения может быть кислотный рефлюкс или гастроэзофагеальный рефлюкс.Оба состояния могут вызвать боль в груди. Может оказаться полезным употребление миндаля или молока с добавлением миндаля.
➢ ХОЛОДНЫЕ ПАКЕТЫРастяжение мышц может быть одной из частых причин боли в груди или сердце. В таких случаях человек может испытывать боль в груди из-за любой тупой травмы, физических упражнений и других действий. Чтобы справиться с подобными проблемами, обледенение области холодным компрессом облегчит и уменьшит отек.
➢ ГОРЯЧИЕ НАПИТКИГорячий напиток может помочь уменьшить газообразование, если у человека боль вызвана газом или вздутием живота.Горячие жидкости могут улучшить пищеварение. Чай из гибискуса поддерживает пищеварение и здоровье сердца, а также снижает кровяное давление и снижает уровень холестерина.
➢ ПИЩЕВАЯ СОДАПри болях в сердце часто рекомендуют добавлять пищевую соду в теплую или холодную воду. Пищевая сода в воде — это щелочной раствор, который снижает кислотность желудка, вызывающую боль.
➢ ЧЕСНОКЧеснок считается хорошим средством от боли в груди.Можно добавить зубчики или измельченный чеснок в стакан молока. Чеснок может помочь предотвратить образование зубного налета на артериях и предотвратить сердечные заболевания.
➢ ЯБЛОЧНЫЙ УКСУСЯблочный уксус — еще одно средство от кислотного рефлюкса. Многие люди утверждают, что употребление яблочного уксуса до и после еды может предотвратить кислотный рефлюкс. Яблочный уксус содержит уксусную кислоту, которая придает ему пикантный вкус и помогает расщеплять пищу, поддерживая пищеварение.Кроме того, яблочный уксус вызывает минимальные побочные эффекты или не вызывает их у большинства людей.
➢ ЛЕЖЕНИЕКогда возникает боль в груди или сердце, можно сразу же положить человека, приподняв голову над телом. Это может принести некоторое облегчение. Немного вертикальное положение помогает, когда боль вызвана рефлюксом.
➢ ТУРМЕРИКАКуркума обладает различными противовоспалительными свойствами, которые могут помочь облегчить симптомы боли в груди. Смесь теплого молока со столовой ложкой куркумы следует выпивать перед сном, чтобы облегчить эту боль.
➢ АСПИРИНЧеловек может принимать аспирин, если он / она страдает от боли в груди. Такие обезболивающие помогают облегчить боль в сердце, которая обычно бывает в менее тяжелых случаях.
➢ ПИЩЕВАЯ СОДАДобавление пищевой соды в теплую или прохладную воду — еще одна рекомендация от боли в сердце. Раствор пищевой соды в воде дает щелочной раствор, который снижает кислотность желудка.
Примечание: Если у вас сильная боль в груди, немедленно обратитесь к врачу.
Диагностические и патологические тесты, доступные в Центре диагностики (HOD).
ЗАБРОНИРОВАТЬ ТЕСТ СЕЙЧАСТеги:
средства от боли в груди, средство от боли в сердце, домашние средства от боли в груди, домашнее средство от боли в сердце, естественные средства для лечения стенокардии, лечение боли в сердце, лекарство от боли в груди, лекарства от боли в груди, домашние средства от стенокардии, домашнее лечение боли в груди , средства от боли в груди, средства от боли в груди, средства от боли в груди, средства от боли в груди, средства от боли в груди, средства от боли в сердце у мужчин, средства от боли в груди для мужчин, средства от боли в груди для женщин, средства от боли в груди для взрослых, Средства от боли в груди для женщин, средства от боли в груди, стенокардия, средства от стенокардии, средства от стенокардии, домашние средства от стенокардии, домашние средства от стенокардии.
Резюме
Название статьи
10 лучших средств от боли в груди | Домашние средства от боли в сердце (стенокардия)
Описание
Прочтите дома средства от боли в груди или средства от боли в сердце (стенокардия). Если у вас небольшая боль в груди, вы можете лечить ее дома. Боль в груди — один из самых распространенных симптомов, которые приводят человека в отделение неотложной помощи. Обращение за неотложной помощью может спасти жизнь …
Автор
Дом диагностики
Имя издателя
HOD
Логотип издателя
% PDF-1.5 % 54 0 объект > эндобдж xref 54 72 0000000016 00000 н. 0000002134 00000 п. 0000002271 00000 н. 0000002464 00000 н. 0000002525 00000 н. 0000002655 00000 н. 0000002927 00000 н. 0000003690 00000 н. 0000004186 00000 п. 0000004683 00000 п. 0000004718 00000 н. 0000004780 00000 н. 0000004894 00000 н. 0000005392 00000 п. 0000005504 00000 н. 0000008218 00000 н. 0000008739 00000 н. 0000009258 00000 н. 0000009541 00000 н. 0000009840 00000 п. 0000010339 00000 п. 0000400195 00000 н. 0000400314 00000 н. 0000401109 00000 п. 0000404947 00000 н. 0000414580 00000 н. 0000419267 00000 н. 0000419494 00000 п. 0000419634 00000 п. 0000423628 00000 н. 0000423744 00000 н. 0000424003 00000 н. 0000424086 00000 н. 0000424368 00000 н. 0000424503 00000 н. 0000424729 00000 н. 0000424868 00000 н. 0000427073 00000 п. 0000427189 00000 н. 0000427494 00000 н. 0000427577 00000 н. 0000427877 00000 н. 0000428005 00000 н. 0000428231 00000 п. 0000428370 00000 н. 0000434560 00000 п. 0000434676 00000 н. 0000434978 00000 п. 0000435063 00000 н. 0000435369 00000 н. 0000435491 00000 п. 0000435718 00000 н. 0000435856 00000 н. 0000459333 00000 п. 0000459451 00000 п. 0000459754 00000 н. 0000459839 00000 н. 0000460158 00000 н. 0000460284 00000 п. 0000460501 00000 п. 0000460635 00000 п. 0000496064 00000 н. 0000496182 00000 п. 0000496465 00000 н. 0000496550 00000 н. 0000496838 00000 н. 0000498137 00000 н. 0000498392 00000 н. 0000499446 00000 н. 0000499692 00000 н. 0000500652 00000 н. 0000001770 00000 н. трейлер ] >> startxref 0 %% EOF 125 0 объект > поток Q; 7 ~ u-RY 🙂 Rhz * uag% CnT78IgCfηk7A-, Ď? Q1Vcm} * ƈĜ! YnuWh: K8v Ն & 5 ~ ͬ W | & KN4> 0 [‘xnyvU _ (&%
.