Периимплантит — IDental.Study
Авторы: Стефан Ренверт, Жан-Луи Джованьоли
Имплантология
Книга для специалистов в областях имплантологиии и пародонтологии. Раскрывает вопросы постоперационных осложнений после имплантации. Эта книга позиционирует имплантологию в качестве новой дисциплины и предлагает комплексную беседу об этиологии, клинические особенностях, диагностике периимплантита. Основываясь на более чем десяти лет целенаправленных исследований с клиническим акцентом на периимплантологию, эта книга предлагает предсказуемые хирургические и нехирургические протоколы, которые выходят за рамки нынешних принципов лечения и были в значительной степени взяты из методов лечения заболеваний пародонта.
Цена: € 170
Поделитесь с коллегой. Вам не сложно, коллеге полезно и нам приятно 🙂
Copyright © 2021 iDental.Study
Присоединяйтесь к нам в соцсетях 🤗
Ф.
 Шварц, Ю. Бекер…. — Журнал Зубной Техник Дих
Шварц, Ю. Бекер…. — Журнал Зубной Техник ДихФ. Шварц, Ю. Бекер.
Периимплантит:
Этиология, диагностика и лечение
300 с., илл., тв. переплёт. 2014
(Счет)
Аннотация
Лечение воспалительных процессов, поражающих ткани вокруг имплантатов, приобрело сегодня большую актуальность в имплантологии. Поскольку консервативное лечение периимплантита признано неэффективным, предпочтение отдают хирургическим вмешательствам, направленным на уменьшение воспалительной инфильтрации тканей и стимуляцию их с применением новых костнопластических материалов. В большинстве случаев, хирургическое лечение периимплантита возможно с применением резективной и или регенеративной методики. Совершенствование хирургической техники, инновационные методы обработки и дезинфекции раневой поверхности, а также инновационные биоматериалы и аугментация мягких тканей предоставляют новые возможности для лечения периимплантитных поражений.
« Совершенствование хирургической техники, инновационные методы обработки и дезинфекции раневой поверхности, а также инновационные биоматериалы и аугментация мягких тканей предоставляют новые возможности для лечения периимплантитных поражений »
Общие сведения о книге «Периимплантит: этиология, диагностика и лечение»
Основная тематика:
структура пародонтальных и околоимплантатных тканей
макроскопическая и микроскопическая анатомия пародонта
микроскопическая анатомия тканей при периимплантите
рост кости
этиологические факторы и патогенез периимплантита
клинические проявления периимплантита
классификация дефектов кости при периимплантите
рентгенологическая классификация периимплантита
клиническая и рентгенологическая диагностика
микробиологическая и молекулярная генетическая диагностика
распространенность периимплантита
лечение периимплантита и прогноз: гигиенический этап, нехирургические и хирургические методики
Книга содержит объемный иллюстративный материал из клинической практики.
Из предисловия к книге «Периимплантит: этиология, диагностика и лечение»
Сегодня все больше и больше людей делают выбор в пользу зубных имплантатов, вместо традиционных методов замещения отсутствующих зубов, в связи с этим вполне ожидаем рост числа пациентов с осложнениями после имплантации. Следовательно, значение условий лечения, таких как периимплантитная инфекция растет. Результаты экспериментальных и клинических исследований показали, что распространенность периимплантита составляет 12-43% для большинства имплантационных систем. Диагностические методы, позаимствованные из пародонтологии, были адаптированы и расширены, учитывая имплантологическую специфику. Факторами, способствующими созданию этой книги, были случаи резистентных к лечению периимплантитных инфекций, приводящих к несостоятельности имплантата и повторной имплантации. Разработка новых диагностических и терапевтических методов сделало возможным предотвращение развития этого заболевания в большинстве случаев, а так же обеспечило пациентам долгосрочную ретенцию их реставраций на имплантатах.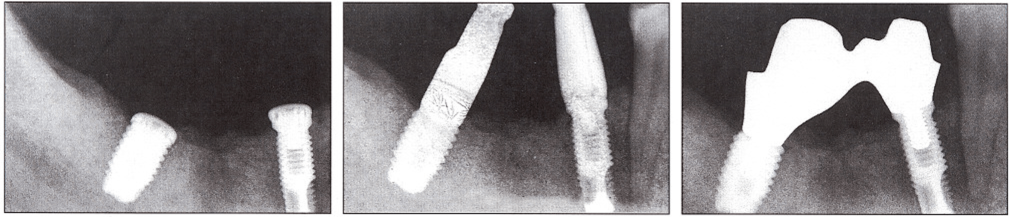 Успешное лечение периимплантитов требует глубокого понимания многочисленных факторов общего комплекса заболевания.
Успешное лечение периимплантитов требует глубокого понимания многочисленных факторов общего комплекса заболевания.
« Факторами, способствующими созданию этой книги, были случаи резистентных к лечению периимплантитных инфекций, приводящих к несостоятельности имплантата и повторной имплантации »
Выдержки из рецензии
«Одновременно с планированием, недостаточным количеством мягких и твердых тканей, эстетическим результатом реабилитации на имплантатах, наиболее острой является проблема возникновения и возможных вариантов лечения периимплантитов. Профессор Франк Шварц — один из самых выдающихся ученых, который собрал прекрасную команду и изучил эту тему. Результатом такого сотрудничества стал выход бестселлера «Периимплантиты: этиология, диагностика и лечение» (Quintessence publishing). Все исследования тщательно систематизированы, иллюстрированы схемами, таблицами и фотографиями, представлены академически и в доступной форме».
Орест Штука, врач-пародонтолог
Книга «Клиническая пародонтология и дентальная имплантация» В 2-х томах.
 Том 1
Том 1Книга «Клиническая пародонтология и дентальная имплантация» В 2-х томах. Том 1
Авторы: Н.П. Ланга, Я. Линде
ISBN 978-5-9704-5673-6
Книга продается только по предоплате!
«Клиническая пародонтология и дентальная имплантация» — фундаментальное руководство, написанное ведущими зарубежными специалистами с учетом самых последних достижений медицинской науки и практики, переведенное, научно отредактированное и адаптированное для русскоязычного читателя. В первом томе руководства рассмотрены общие вопросы — на совершенно новом уровне представлена ключевая информация об эпидемиологии, этиологии, патогенезе и диагностике заболеваний пародонта и их осложнений. Приведены сведения о пародонтальной инфекции и воздействии пародонтита на общее состояние здоровья.
Издание прекрасно иллюстрировано, каждая глава содержит множество цветных фотографий. Руководство предназначено врачам-стоматологам, пародонтологам, а также будет полезно студентам старших курсов стоматологических факультетов медицинских вузов, ординаторам и аспирантам.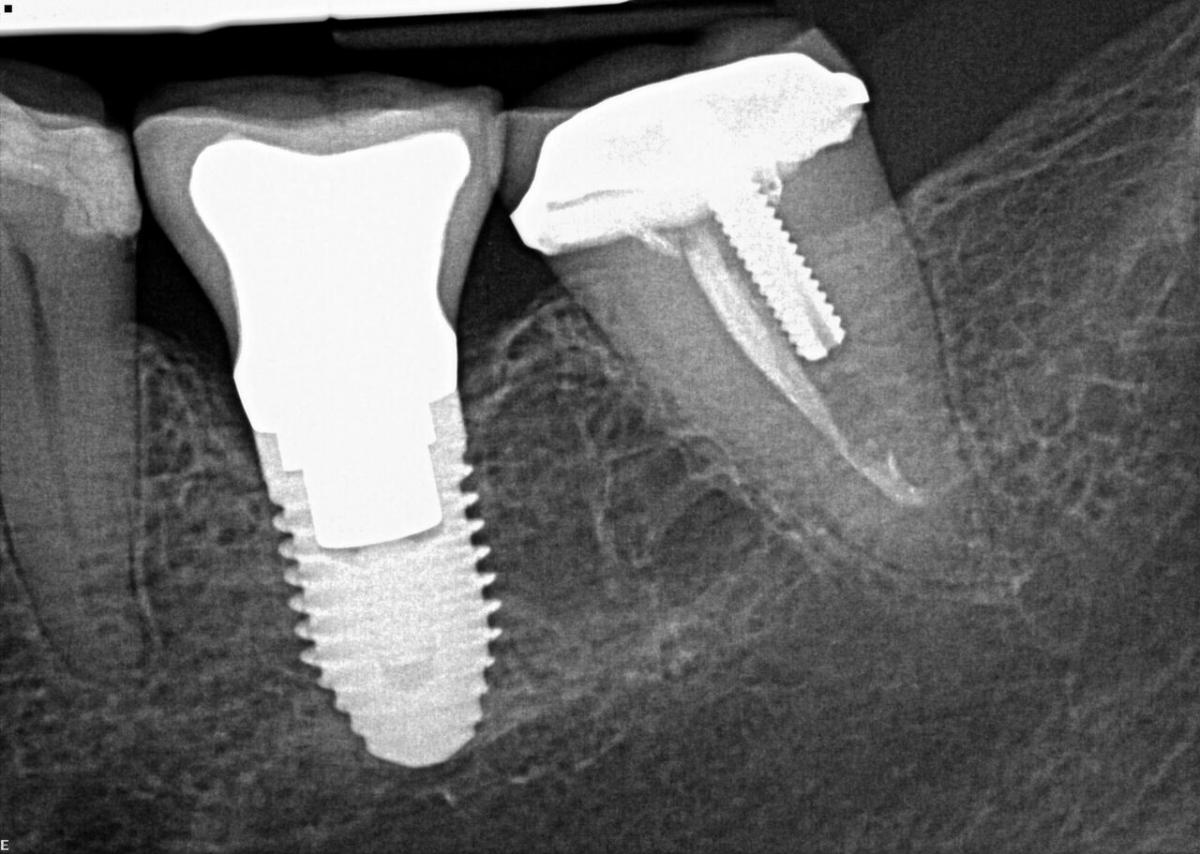
Содержание книги «Клиническая пародонтология и дентальная имплантация» В 2-х томах. Том 1
Список сокращений и условных обозначений
Часть 1. Анатомия
Глава 1. Анатомия пародонтальных тканей
Введение
Десна
Макроскопическое строение
Микроскопическое строение
Пародонтальная связка
Цемент корня
Альвеолярный отросток
Макроскопическая анатомия
Микроскопическая анатомия
Кровоснабжение пародонта
Лимфатическая система пародонта
Нервы пародонта
Выражение признательности
Глава 2. Кость как живой орган
Введение
Развитие
Интрамембранозый остеогенез
Эндохондральный остеогенез
Структура
Костная ткань
Периостальная ткань
Костный мозг
Функции
Механические свойства
Метаболические свойства
Скелетный гомеостаз
Заживление
Заболевания
Заключение
Выражение признательности
Глава 3.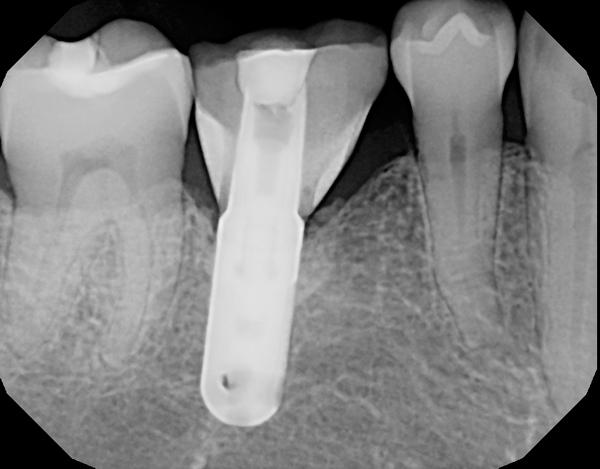 Беззубый альвеолярный гребень
Беззубый альвеолярный гребень
Клинические аспекты
Остаточная костная ткань беззубого
участка челюсти
Классификация сохранившейся
костной ткани.
Топография альвеолярного отростка
От альвеолярного отростка к беззубому гребню
Процессы, происходящие внутри альвеолярного отростка
Топография беззубого гребня. Резюме
Глава 4. Слизистая оболочка в области зубов и имплантатов
Десна
Биологическая ширина
Объем тканей в ротовой полости
Размеры межзубных сосочков.
Периимплантатная слизистая оболочка
Биологическая ширина
Характерные особенности
Кровоснабжение
Зондирование десны и периимплантатной слизистой оболочки
Размеры вестибулярных мягких тканей в области имплантатов
Размеры сосочков между зубами и имплантатами
Размеры «сосочка» между соседними имплантатами
Глава 5. Остеоинтеграция
Остеоинтеграция
Введение
Установка имплантата
Повреждение тканей
Заживление раны
Самонарезающие и «не нарезающие» винтовые имплантаты
Процесс остеоинтеграции
Морфогенез остеоинтеграции
Целостная модель интеграции имплантата
Результаты исследования биоптата
Глава 6. От тактильных функций пародонта к периимплантатной остеоперцепции
Введение
Нейрофизиологические основы
Тригеминальный нейросенсорный путь
Нейроваскуляризация челюстных костей
Нейроанатомия нижней челюсти
Нейроанатомия верхней челюсти
Гистологические основы
Иннервация пародонта
Периимплантатная иннервация
Тестирование тактильных функций
Нейрофизиологическая оценка
Психофизическая оценка
Тактильные функции пародонта: влияние стоматологического статуса.
От тактильных функций пародонта к периимплантатной остеоперцепции
От остеоперцепции к имплантатопосредованному сенсомоторному взаимодействию
Клинические проявления имплантатопосредованного сенсомоторного взаимодействия
Заключение
Часть 2. Эпидемиология
Эпидемиология
Глава 7. Эпидемиология заболеваний пародонта
Введение
Методические проблемы
Методы исследования: системные индексы
Выявление заболеваемости пародонтитом в эпидемиологических исследованиях
Распространенность заболеваний пародонта
Пародонтит у взрослых
Пародонтит у детей и подростков
Пародонтит и утрата зубов
Факторы риска пародонтита
Введение: определения
Неизменяемые (немодифицируемые) исходные факторы
Окружающая среда, приобретенные и поведенческие факторы
Заключительные замечания
Выражение признательности
Часть 3. Микробиология
Глава 8. Зубные биопленки
Введение
Ротовая полость как среда обитания микроорганизмов
Значение биопленки и существования в сообществах для микроорганизмов
Формирование зубных биопленок
Формирование кондиционирующей пленки
Обратимое и более стабильное прикрепление
Соадгезия
Созревание налета
Структура зубных биопленок
Микробный состав зубных биопленок
Преимущества для хозяина постоянной оральной микробиоты
Заключительные замечания
Глава 9.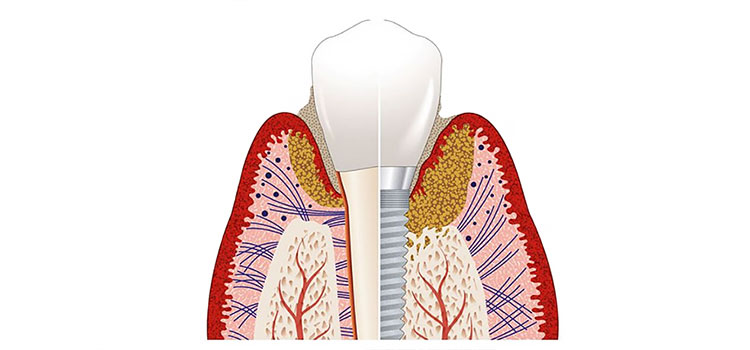 Зубные камни
Зубные камни
Клинические признаки и распространенность
Формирование зубных камней и их структура
Крепление к поверхности зуба и имплантатов
Состав камней
Клинические проявления
Заключение
Глава 10. Инфекции периодонта
Введение
Дисбиоз микробиоты полости рта при болезнях периодонта
Первые микроскопические и культуральные микробиологические исследования
Появление анаэробных микробиологических методов
Целевые микробиологические анализы:
Повышение специфичности
Культуральные и иммунохимические исследования
Методы идентификации бактерий, основанные на определении нуклеиновых кислот
Серологические анализы
Проблема некультивируемых бактерий
Микроматричный анализ микробиоты полости рта человека
Революционный метод секвенирования с высокой пропускной способностью
Генетическая изменчивость
Влияние биопленки
Бактерии пародонта и вирулентность
Микробный патогенез пародонтита
Заключение
Выражение признательности
Глава 11. Инфекция периимплантных тканей
Инфекция периимплантных тканей
Введение
Формирование периимплантной биопленки
Характеристики поверхности импланта/абатмента
Экология полости рта
Гигиена полости рта и доступность для гигенических мерроприятий
Микробиота, ассоцированная с состоянием слизистой оболочки в области имплантов
Микробиота, ассоциированная с инфекцией тканей, окружающих имплант
Пациенты с риском инфицирования тканей в области имплантов
Антибактериальное лечение и его воздействие на микробиоту
Консервативная терапия
Консервативная механическая
терапия и дополнительные
антибактериальные средства.
Хирургический доступ и очищение
поверхности имплантов
Часть 4. Взаимодействие паразит–хозяин
Глава 12. Патогенез гингивита
Введение
Развитие воспаления десен
Начальное поражение
Раннее поражение
Индивидуальные различия в развитии гингивита
Факторы, влияющие на развитие гингивита
Микробиологические факторы
Предрасполагающие факторы
Модифицирующие факторы
Репаративный потенциал
Глава 13. Патогенез пародонтита
Патогенез пародонтита
Введение
Гистопатология пародонтита
Установившееся,
или прогрессирующее поражение
Выраженное поражение
В-клетки при пародонтите
Т-клетки при пародонтите: Th2/Th
Парадигма
Супрессия клеточно-опосредованного иммунитета
Т-клетки и гомеостаз
Профили цитокинов
CD8 Т-клетки
Иммунорегуляция при пародонтите
Генетические аспекты
Врожденный иммунный ответ
Природа антигена
Природа антигенпрезентирующих клеток
Гипоталамо-гипофизарнонадпочечниковая ось и симпатическая нервная система
Treg/Th27 ось
Аутоиммунность
NK Т-клетки
Подклассы B-клеток
Разрушение соединительнотканного матрикса
Утрата костной ткани
Заключение
Глава 14. Модифицирующие (коррегирующие) факторы
Введение
Сахарный диабет
Механизмы, лежащие в основе влияния диабета на ткани пародонта
Клинические проявления у пациентов с заболеваниями пародонта,
осложненными сахарным диабетом
Концепции наблюдения за пациентом
Курение табака
Механизмы, лежащие в основе влияния курения на ткани пародонта
Клинические проявления заболеваний пародонта у курящего пациента
Концепции ведения пациента
Ожирение и проблемы питания
Остеопороз и остеопения
Психосоциальный стресс
Глава 15. Генетическая предрасположенность к заболеваниям пародонта: новые идеи и цели
Генетическая предрасположенность к заболеваниям пародонта: новые идеи и цели
Введение
Доказательства роли генетики в развитии заболеваний пародонта
Наследуемость
Наследуемость агрессивного («раннего») пародонтита
Наследуемость хронического пародонтита
Значительное влияние генной мутации на болезни человека и ее связь с пародонтитом
Выявление генетических факторов
риска развития пародонтита
Исследование ассоциаций генов-кандидатов
Исследования полногеномных ассоциаций
ANRIL, CAMTA1/VAMP3, GLT6D1, COX-2 и NPY (вставка 15.3)
Эпигенетические сигнатуры
От генетической предрасположенности к заболеванию до улучшения ухода за полостью рта
Часть 5. Окклюзионная травма
Глава 16. Окклюзионная травма: ткани пародонта
Определение и терминология
Травма от окклюзии и пародонтит, связанный с налетом
Анализ материалов аутопсии человека
Клинические испытания
Эксперименты на животных
Заключение
Глава 17. Травма от окклюзии: периимплантатные ткани
Травма от окклюзии: периимплантатные ткани
Введение
Ортодонтическая нагрузка и альвеолярная кость
Реакция кости на функциональную нагрузку
Чрезмерная окклюзионная нагрузка на имплантат.
Статические и циклические нагрузки на имплантаты
Нагрузка и потеря остеоинтеграции
Жевательные окклюзионные силы, воздействующие на имплантаты
Протезирование зубов с опорой на имплантаты
Часть 6. Заболевания пародонта
Глава 18. Воспалительные поражения десны, не вызываемые зубным налетом
Заболевания десен специфического бактериального происхождения.
Заболевания десен вирусного происхождения
Инфекция, вызванная вирусом герпеса
Заболевания десен грибкового происхождения
Кандидоз
Линейная эритема десны
Гистоплазмоз
Поражения десен генетического происхождения
Наследственный десневой фиброматоз
Заболевания десен системного происхождения
Заболевания кожи и слизистых оболочек
Аллергические реакции
Другие проявления системных заболеваний в области десен
Травматические повреждения
Химическая травма
Механическая травма
Термические повреждения
Реакции на чужеродное тело
Глава 19. Заболевания десны, вызванные зубным налетом
Заболевания десны, вызванные зубным налетом
Классификация заболеваний десен
Гингивит, вызванный налетом
Гингивит, вызванный зубным налетом, при потере высоты тканей пародонта
Заболевания десен, связанные с эндогенными гормонами
Гингивиты, связанные с половым созреванием
Гингивиты, связанные с менструальным циклом
Заболевания десен, связанные с беременностью
Заболевания десен, связанные с употреблением медицинских препаратов
Гипертрофия десны, связанная с приемом лекарственных средств
Гингивиты, вызванные приемом оральных контрацептивов
Поражения десен, связанные с системными заболеваниями
Гингивиты, связанные с сахарным диабетом
Гингивиты, связанные с лейкозом
Линейная эритема десны
Заболевания десен, связанные с неполноценным питанием
Заболевания десен, связанные с наследственностью
Заболевания десен, связанные с язвенными поражениями
Лечение при заболеваниях десен, вызванных зубным налетом
Значение гингивита
Выражение признательности
Глава 20.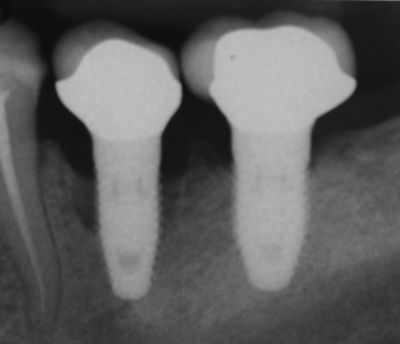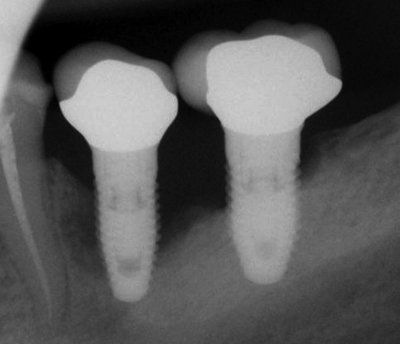 Хронический пародонтит
Хронический пародонтит
Клинические особенности хронического пародонтита
Гингивит как фактор риска хронического пародонтита
Восприимчивость к хроническому пародонтиту
Распространенность хронического пародонтита
Прогрессирование хронического пародонтита
Факторы риска развития хронического пародонтита.
Бактериальные факторы
Возраст
Курение
Системные заболевания
Стресс
Генетические факторы
Научное обоснование лечения пациентов с хроническим пародонтитом
Глава 21. Агрессивный пародонтит
Классификация и клинические синдромы
Эпидемиология
Временный прикус
Постоянный прикус.
Скрининг
Этиология и патогенез
Бактериальная этиология
Генетические аспекты восприимчивости хозяина
Экологические аспекты восприимчивости хозяина
Современные концепции
Диагностика
Клинический диагноз
Микробиологическая диагностика
Оценка защитных сил организма
Генетическая диагностика
Принципы терапевтического вмешательства
Устранение или подавление патогенной микрофлоры
Глава 22.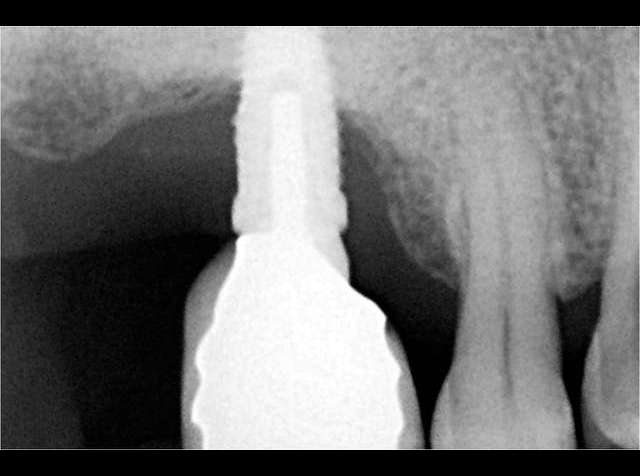 Некротические болезни пародонта
Некротические болезни пародонта
Терминология
Распространенность
Клинические характеристики
Развитие поражений
Интерпроксимальные дефекты
Формирование секвестров
Вовлечение слизистой оболочки,
покрывающей альвеолярные
отделы челюстей
Реакция лимфатических узлов
Лихорадка и общее недомогание
Гигиена полости рта
Острые и рецидивирующие/хронические формы некротического гингивита и пародонтита
Диагностика
Дифференциальная диагностика
Патогистология
Микробиология
Микроорганизмы, выделенные из некротизированных тканей
Патогенный потенциал микроорганизмов
Ответ хозяина и предрасполагающие факторы
Системные заболевания
Плохая гигиена полости рта, существовавший ранее гингивит и история предыдущих некротических заболеваний пародонта
Психологический стресс и недостаточный сон
Курение и употребление алкоголя
Европеоидная раса
Молодой возраст
Лечение
Лечение в остром периоде
Фаза поддерживающего лечения
Глава 23. Воздействие пародонтита на общее состояние здоровья
Воздействие пародонтита на общее состояние здоровья
Введение
Атеросклеротические сосудистые заболевания
Биологическая достоверность.
Эпидемиологические данные
Неблагоприятные исходы беременности
Определения и биологическая достоверность
Эпидемиологические данные
Сахарный диабет
Биологическая достоверность
Эпидемиологические данные
Другие ассоциированные заболевания
Хроническое заболевание почек
Легочные инфекции
Заключительные замечания
Глава 24. Абсцессы при пародонтите
Введение
Классификация и этиология
Распространенность
Патогенез и гистология
Микробиология
Диагностика
Дифференциальная диагностика
Лечение
Осложнения
Утрата зубов
Распространение инфекции.
Глава 25. Поражения эндодонтического происхождения
Введение
Заболевания пульпы зуба
Причины
Прогрессирование и физиологические факторы
Дополнительные каналы
Поражения тканей пародонта из-за инфицирования основного корневого канала
Эндодонтические поражения при лечении
Влияние заболевания пародонта и терапии пародонта на состояние пульпы
Влияние заболевания пародонта
Влияние терапии пародонта
Гиперчувствительность дентина корня
Часть 7. Периимплантатные виды патологии
Периимплантатные виды патологии
Глава 26. Периимплантатный мукозит и периимплантит
Определения
Периимплантатная слизистая оболочка
Периимплантатный мукозит
Клинические признаки и диагностика
Клинические модели
Доклинические модели
Периимплантит
Клинические признаки и диагностика
Биоптаты пораженных тканей у человека
Доклинические модели
Распространенность периимплантатных
поражений
Периимплантатный мукозит
Периимплантит
Факторы риска периимплантита
Пациенты группы риска
Модель абатмента
Характеристики поверхности имплантата
Заключение
Часть 8. Тканевая регенерация
Глава 27. Заживление пародонтальной раны
Введение
Заживление ран: результаты и определения
Биологические процессы заживления раны
Этапы заживления раны
Факторы, влияющие на заживление
Заживление пародонтальной раны
Заживление после пародонтальной хирургии
Передовые методики регенерации при восстановлении тканей пародонта
Восстановительная хирургия
Направленная тканевая регенерация
Клиническое применение факторов роста для использования в регенерации пародонта
Клеточная терапия при регенерации пародонта
Генная терапия при репарации тканей пародонта
Заключение
Выражение признательности
Глава 28. Концепции регенерации пародонтальной ткани
Введение
Регенеративная хирургия пародонта
Заживление ран пародонта
Регенеративная способность костных клеток
Регенеративная способность клеток десневой соединительной ткани
Регенеративная способность клеток пародонтальной связки
Роль эпителия в заживлении раны пародонта
Резорбция корня
Концепции регенерации
Процедуры по трансплантации
Биомодификация корневой поверхности
Направленная тканевая регенерация
Оценка регенерации пародонта
Зондирование пародонта
Рентгенологический анализ и повторная операция
Гистологические методы
Заключение
Часть 9. Протоколы обследования
Глава 29. Клиническое обследование пациента
Анамнез жизни
Причины обращения и ожидания пациента
Социальный и семейный анамнез
Стоматологический анамнез
Гигиенические навыки
Курение
Медицинский анамнез, прием лекарственных средств
Генетическое тестирование при планировании лечения заболеваний пародонта и имплантации
Оценка признаков и симптомов заболеваний пародонта
Обследование тканей десны
Состояние кератинизированной десны и планирование имплантации
Пародонтальная связка и цемент корня
Альвеолярная кость
Диагностика заболеваний пародонта
Гингивит
Пародонтит
Гигиенические навыки пациента
Дополнительные методы обследования
Заключение
Глава 30. Рентгенологическое обследование пациентов с заболеваниями пародонта и пациентов, планирующих имплантацию
Введение
Интерпретация данных рентгенологического обследования
Основные предпосылки
Рентгенологическая анатомия
Патология
Модальность изображения
Условия просмотра
Ключевые моменты интерпретации
Определение наличия патологических изменений
Рентгенологическая оценка поражений
Интерпретация данных
Радиологическая оценка пародонтальных поражений воспалительного характера
Основные рентгенологические характеристики
Патологические изменения в других областях челюстей и прилежащих структурах
Частота проведения рентгенологического обследования у пациентов с заболеваниями пародонта
Рентгенологическое обследование при планировании имплантации
Модальности изображения
Внутриротовые рентгенограммы
Панорамные рентгенограммы
Современная томография
Многослойная мультиспиральная компьютерная томография и конуснолучевая компьютерная томография
Магнитно-резонансная томография
Сравнение уровней облучения
Глава 31. Индивидуальная оценка рисков при планировании имплантации
Введение
Системные факторы
Медицинские условия
Лекарственные средства
Возраст
Растущие пациенты
Нелеченные заболевания
пародонта, неудовлетворительная
гигиена полости рта
Наличие в анамнезе лечения
заболеваний пародонта
Поддерживающая пародонтальная терапия
Курение
Генетическая предрасположенность
Заключение
Часть 10. Протоколы лечения
Глава 32. Планирование лечения у пациентов с заболеваниями пародонта
Введение
Задачи лечения
Системный этап.
Начальный (гигиенический) этап
Коррекционный этап (дополнительные терапевтические вмешательства)
Оглавление
Поддерживающий этап (поддерживающая пародонтальная терапия)
Обследование на наличие заболеваний пародонта
Основное пародонтальное обследование
Диагностика
Планирование лечения
Первичный план лечения
Предтерапевтический прогноз для каждого зуба
Клиническая презентация
Заключение
Клинический пример
Пациент С.К. (мужчина, 35 лет)
Глава 33. Планирование имплантации у пациентов с заболеваниями пародонта
Прогноз имплантации у пациентов с заболеваниями пародонта
Стратегии планирования лечения
Выбор тактики лечение: клинические примеры
Боковые отделы зубного ряда
Зуб или имплантат
Агрессивный пародонтит
Фуркационные поражения.
Поражения, локализованные в области одного зуба в эстетически значимой зоне
Заключение
Глава 34. Системный этап терапии
Введение
Защита врачебного персонала и других пациентов от инфекционных заболеваний
Защита здоровья пациента
Профилактика осложнений
Инфекции, бактериальный эндокардит
Кровотечение
Сердечно-сосудистые реакции
Аллергические реакции и взаимодействие лекарственных средств
Системные заболевания, нарушения, состояния, влияющие на патогенез и регенерацию
Специальные лекарственные средства: бисфосфонаты как фактор риска имплантации
Контроль тревожности и боли
Борьба с курением
Заключение
Предметный указатель
Примеры страниц из книги «Клиническая пародонтология и дентальная имплантация» В 2-х томах. Том 1
| 26-11-2021 г. Москва, Расходные материалы и инструменты / Хирургия и имплантология | 24-11-2021 г. Москва, Услуги и сервисы / Реклама и продвижение | 23-11-2021 г. Москва, Стоматологическое оборудование / Рентгеновское оборудование |
| 22-11-2021 г. Москва, Расходные материалы и инструменты / Хирургия и имплантология | 22-11-2021 г. Москва, Расходные материалы и инструменты / Хирургия и имплантология | 22-11-2021 г. Москва, Расходные материалы и инструменты / Хирургия и имплантология |
| 22-11-2021 г. Москва, Расходные материалы и инструменты / Хирургия и имплантология | 22-11-2021 г. Москва, Расходные материалы и инструменты / Хирургия и имплантология | 22-11-2021 г. Москва, Расходные материалы и инструменты / Хирургия и имплантология |
| 22-11-2021 г. Москва, Расходные материалы и инструменты / Хирургия и имплантология | 22-11-2021 г. Москва, Расходные материалы и инструменты / Хирургия и имплантология | 22-11-2021 г. Москва, Расходные материалы и инструменты / Хирургия и имплантология |
| 22-11-2021 г. Москва, Расходные материалы и инструменты / Ортодонтия | 22-11-2021 г. Москва, Расходные материалы и инструменты / Хирургия и имплантология | 22-11-2021 г. Москва, Расходные материалы и инструменты / Хирургия и имплантология |
| 22-11-2021 г. Москва, Расходные материалы и инструменты / Хирургия и имплантология | 22-11-2021 г. Москва, Расходные материалы и инструменты / Хирургия и имплантология | 22-11-2021 г. Москва, Расходные материалы и инструменты / Хирургия и имплантология |
Почему имплант не приживается и как этого избежать
Имплантация — современная методика по решению проблем с отсутствием зубов. Каждого человека, которому предстоит операция, беспокоят следующие вопросы: показания и противопоказания, длительность восстановительного периода, вероятность неприживаемости искусственной конструкции. Действительно, может ли случится после имплантации зубов отторжение имплантата?
Имплант — это винт из титана, вживляемый в костную ткань человека. Операция требует правильного подхода от пациента и профессионализма от имплантолога. “Стоматология Соболевского” оснащена лучшим оборудованием, у нас работают настоящие профессионалы своего дела, а пациентам мы рекомендуем только лучшие конструкции зарубежных производителей, поэтому риск отторжения импланта сводится практически к нулю. Приживаемость имплантатов, установленных в нашей клинике, высока и составляет 99%.
Операция по восстановлению целостности зубного ряда подразумевает хирургическое вмешательство. Имплантат вживляется в кость, а скорость приживления длится от трех до шести месяцев — все индивидуально. Данная методика является наиболее эффективным и долгосрочным методом возобновления зубов. Вероятность отторжения искусственной конструкции существенно низка и составляет всего 1-2%.
Зубной имплант не прижился: возможные причины.
- Периимплантит — воспаление окружающих тканей. Осложнение может быть вызвано различными факторами: не вылеченные до конца кариозные поражения, острая форма воспалений пародонта, некачественные материалы, операция проведенная не по протоколу, недостаточная диагностика состояния здоровья. К осложнениям может привести пренебрежение пациентом рекомендациями стоматолога: плохая гигиена, преждевременная высокая жевательная нагрузка, курение и употребление алкогольных напитков.
- Структура костной ткани. Из-за рыхлой кости, даже при ее достаточном объеме, может не прижиться титановый корень. Чтобы этого не допустить, необходимо дополнительно укрепить ее специальным материалом.
- Нарушение процесса остеоинтеграции. Желание сэкономить, выбор более дешевых имплантатов могут стать причиной разрастания не костной, а рубцевой ткани — фиброза. Это нарушает естественность приживления, что зачастую приводит к выпадению конструкции.
По завершению операции у пациента может наблюдаться припухлость десны, болевые ощущения, незначительное поднятие температуры, небольшая кровоточивость — это нормально. Через 5-10 дней проявления уменьшаются, а затем исчезают совсем. Вероятность того, что корень из титана не срастется с костью существенно низка, данный показатель составляет всего 1-2%.
В каких случаях следует немедленно обратиться к стоматологу?
Основные симптомы того, что имплант не приживается:- кровотечение;
- покраснение и припухлость десны, которые усиливаются;
- болезненные ощущения при жевании;
- подвижность искусственной конструкции;
- неприятный запах из ротовой полости;
- острая боль и высокая температура.
Чтобы операция прошла с комфортом, реабилитационный период не затянулся надолго, а титановый корень прижился, необходимо рассказать доктору об имеющихся заболеваниях, возможных проблемах со здоровьем. Врач составит индивидуальный план лечения, учитывая реакции и особенности организма.
Зубной имплант не прижился: профилактика осложнений
Наиболее частые причины отторжения имплантата — курение и употребление алкоголя, пренебрежение гигиеной ротовой полости. Осложнения после перенесенных заболеваний также могут стать причиной выпадения имплантата. Современная имплантология вышла на высокий уровень: для восстановления функциональности зубочелюстной системы используются винты из титана зарубежных производителей (некоторые дают пожизненную гарантию на свою продукцию), применяются новейшие технологии, обучение специалистов проводится по протоколу. Поэтому успешность процедуры составляет 98-99%.
От профессионализма доктора и его личного опыта зависит многое, но пациент должен рассказать имплантологу о заболеваниях, если они имеются. Врач сможет вовремя сменить тактику имплантирования, назначить ряд терапевтических мероприятий для стабилизации состояния здоровья. Лучше решить все вопросы до хирургического вмешательства и не ждать, что титановый винт выпадет.
Профилактика осложнений:
- Выбирать надежную клинику и опытного имплантолога.
- Не экономить, отдавать предпочтение качественным материалам.
- Придерживаться всех рекомендаций доктора.
- Соблюдать гигиену ротовой полости.
Возможна ли дальнейшая имплантация, если не прижился имплант? В большинстве случаев повторная имплантация возможна. Для этого удаляется имеющийся протез, стабилизируется состояние костных и мягких тканей, нужно сдать требующиеся анализы. Желательно не затягивать с проведением операции, иначе через 2-3 месяца кость, не получая нагрузки, начнет атрофироваться.
В “Стоматологии Соболевского” пациенты могут не переживать за результат. Наши опытные доктора дарят улыбки каждому, кто обратится к нам за помощью. Мы рекомендуем качественные импланты известных брендов, которые будут служить много лет.
Осложнений вокруг имплантата | SpringerLink
‘) var buybox = document.querySelector («[data-id = id _» + timestamp + «]»). parentNode var cartStepActive = document.cookie.indexOf («ecommerce-feature — buybox-cart-step»)! == -1 ; []. slice.call (buybox.querySelectorAll («. покупка-опция»)). forEach (initCollapsibles) функция initCollapsibles (подписка, индекс) { var toggle = подписка.querySelector («. цена-варианта-покупки») subscription.classList.remove («расширенный») var form = subscription.querySelector («. форма-варианта-покупки») if (form && cartStepActive) { var formAction = form.getAttribute («действие») form.setAttribute ( «действие», formAction.replace («/ оформление заказа», «/ корзина») ) } var priceInfo = подписка.querySelector («. цена-информация») var buyOption = toggle.parentElement if (переключить && форму && priceInfo) { toggle.setAttribute («роль», «кнопка») toggle.setAttribute («tabindex», «0») toggle.addEventListener («клик», функция (событие) { var extended = toggle.getAttribute («aria-extended») === «true» || ложный переключать.setAttribute («расширенный ария»,! расширенный) form.hidden = расширенный если (! расширено) { buyOption.classList.add («расширенный») } еще { buyOption.classList.remove («расширенный») } priceInfo.hidden = расширенный }, ложный) } } function initKeyControls () { документ.addEventListener («нажатие клавиши», функция (событие) { if (document.activeElement.classList.contains («покупка-опция-цена») && (event.code === «Space» || event.code === «Enter»)) { if (document.activeElement) { event.preventDefault () document.activeElement.click () } } }, ложный) } function initialStateOpen () { var buyboxWidth = buybox.offsetWidth ; []. slice.call (buybox.querySelectorAll («. покупка-опция»)). forEach (function (option, index) { var toggle = option.querySelector («. покупка-вариант-цена») var form = option.querySelector («. Purchase-option-form») var priceInfo = option.querySelector («. цена-информация») if (buyboxWidth> 480) { toggle.click () } еще { if (index === 0) { переключать.нажмите () } еще { toggle.setAttribute («расширенная ария», «ложь») form.hidden = «скрытый» priceInfo.hidden = «скрыто» } } }) } initialStateOpen () если (window.buyboxInitialised) вернуть window.buyboxInitialised = true initKeyControls () }) ()9782912550989: Периимплантит — AbeBooks — Стефан Ренверт; Жан-Луи Джованноли: 291255098X
Ренверт, С.- Джованноли, Дж.
Опубликовано Квинтэссенция (2012)
ISBN 10: 291255098X ISBN 13: 9782912550989
Новый Твердая обложка Количество: 10
Описание книги Состояние: Нуэво.Эта книга — плод долгой дружбы двух пародонтологов, целью которых является улучшение здоровья пародонта в Европе. Они активно участвовали в деятельности Европейской федерации пародонтологии в течение последних 20 лет и вместе участвовали в организационных комитетах нескольких встреч EuroPerio. Оба автора имеют значительный клинический опыт в пародонтологии и имплантологии: Стефан Ренверт из Швеции и Жан-Луи Джованноли из Франции. Оба учились в Соединенных Штатах, чтобы улучшить свою профессиональную подготовку.После этого Стефан решил посвятить свою профессиональную жизнь исследованиям и образованию, тогда как Жан-Луи предпочел работать пародонтологом в частной практике. Стефан Ренверт сейчас является профессором и директором по исследованиям в области стоматологического здоровья в Университете Кристианстада, Швеция. Стефан также является приглашенным профессором в Дублинской стоматологической университетской больнице, Тринити-колледже, Дублин, Ирландия, и в Технологическом институте Блекинге, Карлскруна, Швеция. Он опубликовал более 150 статей в международных и национальных журналах.Одна из основных тем его исследований связана с диагностикой и лечением периимплантных заболеваний. В этом отношении он известен как международный эксперт. Жан-Луи Джованноли имеет частную практику в Париже, Франция. Его клиническая деятельность ограничивается пародонтологией и имплантологией. Сейчас он директор Quintessence International и главный редактор журнала Titane. Жан-Луи — один из врачей, которые на ранней стадии осознали, что инфекции вокруг имплантатов произошли, и что не было знаний о том, как управлять такими состояниями в клинических условиях.Следовательно, его опыт лечения периимплантита уникален. Когда авторы этой книги начали читать лекции об инфекциях вокруг имплантатов, они были встречены с большим скептицизмом. Осознав, что они разделяют интерес к тому, как справляться с биологическими осложнениями на имплантатах, возникла идея поделиться своим совместным опытом и знаниями в этой области с клиницистами, которые сталкиваются с этой проблемой в своей повседневной практике. Инвентарный номер продавца № 029132
Подробнее об этом продавце | Связаться с этим продавцом
Лечение периимплантита
Dent Res J (Исфахан).2012 сентябрь-октябрь; 9 (5): 516–521.
Джаячандран Пратапачандран
1 Отделение пародонтологии, Школа стоматологии Амрита, Институт медицинских наук Амрита, Понеккара, ПО Кочи, Керала, Индия
Ниту Суреш
1 Отделение Пародонтологии, Школа стоматологии Амрита Институт медицинских наук Амрита, Понеккара, ПО Кочи, Керала, Индия
1 Отделение пародонтологии, Школа стоматологии Амрита, Институт медицинских наук Амрита, Понеккара, ПО Кочи, Керала, Индия
Адрес для корреспонденции: Dr .Джаячандран Пратапачандран, отделение пародонтологии, Школа стоматологии Амрита, Институт медицинских наук Амрита, Понеккара, ПО Кочи — 682 041, Керала, Индия. Электронная почта: ude.atirma.smia@pnardnahcayajПоступила в редакцию 2012 января; Принято 2012 Март
Это статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, что разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы .
Эта статья цитируется в других статьях в PMC.Abstract
Периимплантит — это локальное инфекционное заболевание, которое вызывает воспалительный процесс в мягких тканях и потерю костной массы вокруг функционирующего остеоинтегрированного имплантата. Этиология инфекции имплантата определяется состоянием ткани, окружающей имплант, конструкцией имплантата, степенью шероховатости, внешней морфологией и чрезмерной механической нагрузкой. Микроорганизмы, чаще всего связанные с повреждением имплантата, — это спирохеты и подвижные формы грамотрицательных анаэробов, если только они не являются результатом простой механической перегрузки.Диагностика основывается на изменении цвета десны, кровотечении и глубине зондирования периимплантных карманов, нагноении, рентгенографии и постепенной потере высоты кости вокруг зуба. Лечение будет отличаться в зависимости от того, относится ли к периимплантному мукозиту или периимплантиту. Лечение инфекции имплантата должно быть сосредоточено на контроле инфекции, детоксикации поверхности имплантата и регенерации альвеолярной кости. В этой обзорной статье рассматриваются различные варианты лечения периимплантита.В статье также дается краткое описание этиопатогенеза, клиники и диагностики периимплантита.
Ключевые слова: Зубной имплантат, периимплантит, периимплантный мукозит
ВВЕДЕНИЕ
Название периимплантатное заболевание относится к патологическим воспалительным изменениям, которые происходят в ткани, окружающей имплантат, несущий нагрузку. [1] В рамках концепции периимплантного заболевания описаны две сущности: периимплантный мукозит и периимплантит.Мукозит вокруг имплантата определяется как обратимая воспалительная реакция в мягких тканях, окружающих имплант [2]. Периимплантит — это воспалительная реакция с потерей опорной кости в тканях, окружающих имплант [3]. Сообщалось, что общая частота периимплантита составляет от 5% до 8% для выбранных систем имплантатов [4]. Все большее количество исследований предполагает, что анаэробные бактерии зубного налета могут оказывать неблагоприятное воздействие на здоровье тканей вокруг имплантата, что приводит к периимплантиту. [5] Периимплант также может быть напрямую связан с неадекватным распределением жевательного давления на ткани, окружающие имплант, что приводит к расшатыванию искусственных опор, инфицированию окружающих тканей и, как следствие, воспалительным процессам.[6] Отказ зубного имплантата часто связан с нарушением остеоинтеграции. Зубной имплант считается неисправным, если он потерян, подвижен или демонстрирует потерю костной ткани вокруг имплантата более 1,0 мм в первый год и более 0,2 мм через год. Периимплантит может привести к потере костной ткани вокруг имплантата и, в конечном итоге, к потере имплантата. Оптимальный результат лечения периимплантита — восстановление утраченного имплантата, поддерживающего твердые и мягкие ткани. [7]
Бактериальные инфекции играют наиболее важную роль в отказе дентальных имплантатов.Бактериальная флора, связанная с пародонтитом и периимплантитом, схожа [8]. Микроорганизмы, наиболее часто связанные с повреждением имплантата, — это грамотрицательные анаэробы, такие как Prevotella intermedia, Porphyromonas gingivalis, Aggregatibacter actinomycetemcomitans, Bacterioides forsythus, Treponema denticola, Prevotella nigrescens, Peptostreptococium 8, Nucleus. , 9] Здоровая ткань периимплантата играет важную роль в качестве биологического барьера для некоторых агентов, вызывающих заболевание периимплантата, и если он разрушен, бактериальное заражение распространяется непосредственно на кость, что приводит к ее быстрому разрушению.Чрезмерное механическое напряжение, плохая конструкция имплантата и коррозия, которая может возникнуть при соединении конструкции из неблагородного металла с титановым имплантатом, являются важными факторами в возникновении и развитии периимплантита. Другие этиологические факторы включают сахарный диабет, остеопороз, курение, длительное лечение кортикоидами, лучевую терапию и химиотерапию.
Следующие признаки и симптомы типичны для поражений периимплантита: рентгенологические свидетельства вертикального разрушения гребневой кости.Дефект обычно имеет форму блюдца и наблюдается остеоинтеграция апикальной части фиксатора; вертикальная деструкция кости, связанная с формированием периимплантного кармана; кровотечение и нагноение при прощупывании; возможный отек тканей вокруг имплантата и гиперплазия. Боль — это необычный признак, который, если он присутствует, обычно связан с острой инфекцией. Диагноз периимплантита требует тщательного дифференцирования от периимплантного мукозита, первичных неудач в достижении тканевой интеграции и проблем с отсутствием воспалительного компонента.Диагностические параметры, используемые для оценки периимплантита, включают клинические показатели, зондирование периимплантата с помощью жесткого пластикового зонда, кровотечение при зондировании (BOP), нагноение, подвижность, рентгенографию периимплантата и микробиологию.
СПОСОБЫ ЛЕЧЕНИЯ ПЕРИИМПЛАНТИТА
В свете вышеупомянутых доказательств и с учетом постоянно увеличивающегося количества имплантатов, устанавливаемых в повседневной клинической практике, разумно ожидать увеличения распространенности периимплантита, что подчеркивает необходимость предсказуемого терапия.Периимлантит и его причины все еще плохо изучены [1]. Процесс принятия решения о поддержании и лечении периимплантита должен быть рациональным и основанным на доказательствах. [10]
Кажется, что микрофлора полости рта является определяющим фактором успеха или неудачи зубного имплантата. Как только поверхность имплантата оказывается в ротовой полости, она немедленно покрывается белковым слоем — слюнной пленкой — и заселяется ротовыми микроорганизмами, образуя микробную биопленку. основаны либо на имеющихся данных о лечении пародонтита, либо на клинических эмпирических данных, но не на конкретных научных данных.Поверхностная обработка раны является основным элементом лечения как пародонтита, так и периимплантита. Однако винтовая конструкция имплантатов в сочетании с различными модификациями поверхности титана может способствовать накоплению зубного налета, что приводит к образованию бактериальной биопленки. Механическая обработка раны на таких поверхностях может иметь ограниченный эффект и, конечно, не может привести к полному удалению всех приставших микроорганизмов. Поэтому были предложены дополнительные методы лечения периимплантата, такие как антибиотики, антисептики, ультразвуковое и лазерное лечение, для улучшения нехирургических вариантов лечения периимплантного мукозита и периимплантита.Регенеративные процедуры с использованием заменителя костного трансплантата в сочетании с мембраной были предложены для лечения костных дефектов в запущенных случаях периимплантита.
Местная обработка раны
Имплантат следует очищать инструментами мягче, чем титан, такими как полировка резиновым колпачком и пастой, зубной нитью, щетками для межзубных промежутков или пластиковыми инструментами для удаления зубного налета. Было показано, что они не делают поверхность имплантата шероховатой, в отличие от металлических и ультразвуковых скейлеров. [11] Хотя повреждение поверхности имплантата можно почти предотвратить с помощью ультразвуковых скалеров с неметаллическим наконечником или кюреток из смолы / углеродного волокна, наличие резьбы имплантата и / или шероховатость поверхности имплантата могут затруднить доступ для очистки.[12]
Исследование Karring и др. . [13] продемонстрировало, что одной только санации слизистой оболочки, выполненной с помощью ультразвукового устройства или кюрет из углеродного волокна, недостаточно для обеззараживания поверхностей имплантатов с перистальтикой. — карманы для имплантатов ≥ 5 мм и открытая резьба имплантата. Таким образом, кажется разумным предположить, что только механическая или ультразвуковая обработка раны не может быть адекватным методом для разрешения периимплантита.
Обеззараживание поверхности имплантата
На модели обезьяны сравнивались четыре метода обеззараживания поверхности имплантата: (1) абразивный метод воздушно-порошковой абразивной обработки с последующим нанесением лимонной кислоты, (2) метод воздушно-порошковой абразивной обработки, (3) марля, пропитанная физиологическим раствором, а затем аппликацией лимонной кислоты и (4) марлю, поочередно пропитанную 0.1% хлоргексидин и физиологический раствор. [14] Клинические параметры, рентгенография (в том числе количественная цифровая рентгенография с вычитанием), гистология и стереология не выявили существенных различий между какими-либо из использованных методов. Результаты исследования in vitro , сочетающего фотосенсибилизацию раствором толудина синего и мягким лазерным излучением, показали, что уничтожение бактерий с различных поверхностей титана без модификации поверхности имплантата возможно. [15]
Фотодинамическая терапия — это неинвазивный метод, который можно использовать для уменьшения количества микроорганизмов при периимплантите.[16] 2% хлоргексидин или 3% перекись водорода можно использовать в качестве местного антисептика. Обеззараживание пораженных имплантатов титановыми поверхностями, обработанными плазменным напылением или пескоструйной / кислотной обработкой, наиболее легко и эффективно может быть достигнуто путем наложения марли, поочередно пропитанной хлоргексидином и физиологическим раствором [12].
Безоперационное лечение периимплантитных поражений с использованием лазера, легированного эрбием: иттрием, алюминием и гранатом (Er: YAG), показало более низкое количество F. nucleatum через 1 месяц после терапии.[17] Согласно Schwarz и др. ., [18] Er: YAG-лазер и комбинация механической обработки раны / хлоргексидина одинаково эффективны через 6 месяцев после терапии, значительно улучшая глубину зондирующего кармана вокруг имплантата и уровень клинического прикрепления. но использование лазера Er: YAG обеспечивает значительно большее снижение кровотечения при зондировании по сравнению с дополнительным применением хлоргексидина. Однако в последующем исследовании Schwarz и др. . [19] эффективность Er: YAG-лазера, по-видимому, была ограничена 6-месячным периодом, особенно при запущенных периимплантитных поражениях.Кроме того, было высказано предположение, что однократного курса лечения лазером Er: YAG может быть недостаточно для достижения стабильной терапии периимплантита и что дополнительные терапевтические меры, такие как дополнительное использование лазера Er: YAG и / или последующее лечение костной ткани. могут потребоваться регенеративные процедуры.
Противоинфекционная терапия
Специальная микробная информация о наличии предполагаемых патогенов необходима для принятия значимого решения относительно системной или местной антибактериальной терапии.Несмотря на то, что состав поддесневого микробного компонента важен для выбора лекарственного средства, характер перорального распределения потенциальных патогенов также важен при принятии решения о том, следует ли вводить противомикробный агент локально или системно. Для выполнения этой задачи врачу необходимо проверить состояние пародонта остаточных зубов.
Исследование Schwarz и др. . [18] продемонстрировало, что лечение периимплантной инфекции механической обработкой пластиковыми кюретами в сочетании с антисептиком (0.2% хлоргексидин) может привести к статистически значимому улучшению показателей кровотечения при зондировании, глубины кармана при зондировании имплантата и уровня клинического прикрепления через 6 месяцев по сравнению с исходным уровнем. Исследование Renvert и др. . [20] показало, что добавление антисептической терапии к механической обработке раны не дает дополнительных преимуществ при неглубоких периимплантных поражениях, где средняя глубина зондирующего кармана была <4 мм. Таким образом, кажется, что добавление антисептической терапии к механической обработке не дает дополнительных преимуществ при неглубоких периимплантных поражениях со средней глубиной зондирования кармана <4 мм, но, по-видимому, обеспечивает дополнительные клинические улучшения при глубоких периимплантных поражениях со средней глубиной зондирования кармана. > 5 мм.
Пациенты, страдающие от локализованных проблем вокруг имплантата при отсутствии других инфекций, могут быть кандидатами на лечение с помощью местных устройств для доставки лекарств. Местное применение антибиотиков путем введения тетрациклиновых волокон в течение 10 дней [5] может обеспечить устойчивую высокую дозу противомикробного агента точно в пораженный участок в течение нескольких дней. Использование микросфер минокклина в качестве дополнения к механической терапии полезно при лечении поражений вокруг имплантата, но лечение, возможно, придется повторить.[21] Исследование Renvert и соавт. . [20] продемонстрировало, что дополнительные преимущества, полученные от добавления антибиотика миноциклина к механической санации раны, как правило, больше, хотя и в ограниченной степени, чем эффекты, достигаемые при комбинированном использовании антисептик (хлоргексидин) и механическая обработка раны. Улучшение глубины зондирования вокруг имплантата, полученное при дополнительном применении миноциклина, может сохраняться в течение краткосрочного периода в 12 месяцев. В исследовании Renvert et al ., [20] продемонстрированная потеря костной массы составила не более трех нитей имплантата.
Если проблема носит общий характер, собирается конкретная микробиологическая информация и систематически вводятся антибиотики. Lang и др. . [5] предлагают следующие схемы приема антибиотиков: системный орнидазол 500 мг два раза в день в течение 10 дней или метронидазол 250 мг три раза в день в течение 10 дней или комбинация метронидазола 500 мг и амоксициллина 375 мг один раз в день в течение 10 дней. Если периимплантит связан с хроническим заболеванием пародонта, необходимо лечить оба состояния.В этом случае можно рассмотреть возможность дополнительного применения системных антибиотиков. В настоящее время нет доступных клинических испытаний системного применения антибиотиков для лечения периимплантита.
При условии соблюдения механических и антисептических протоколов перед назначением антибактериальной терапии, оказывается, что неглубокую периимплантатную инфекцию можно успешно контролировать с помощью антибиотиков. [1] Но все еще остается открытым вопрос о том, можно ли адекватно лечить более глубокие периимплантные поражения без хирургического вмешательства с помощью комбинации местного антибиотика и механической обработки раны.
Хирургическая техника
Хирургическая резекция обычно ограничивается имплантатами, установленными в неэстетичных местах. [22] Хирургический лоскут помогает в комплексной обработке и обеззараживании пораженного имплантата. Хирургическое лечение проводилось с использованием: (1) аутогенных костных трансплантатов, покрытых мембранами, (2) одних аутогенных костных трансплантатов, (3) одних мембран и (4) процедуры с использованием контрольного лоскута, показало, что дефекты, обработанные покрытыми мембраной аутогенными тканями. кости продемонстрировали значительно большее количество костной регенерации и реосеоинтеграции, чем те, которые лечились с помощью других трех процедур.[12] Однако обнажение мембраны — частое осложнение после таких процедур. Воздействие на пористые мембраны из электронного ПТФЭ может привести к проникновению бактерий и развитию инфекции. [23]
На сегодняшний день нет доступных рандомизированных контролируемых клинических исследований по использованию только хирургического лечения с помощью лоскута доступа (санации открытым лоскутом) для лечения периимплантита. Рандомизированное сравнительное клиническое исследование, проведенное Romeo и соавт. [24,25], пришло к выводу, что резекционные хирургические процедуры в сочетании с имплантопластикой могут иметь положительное влияние на выживаемость имплантатов с шероховатой поверхностью, пораженных периимплантитом, а также периимплантитом. клинические параметры имплантата, такие как глубина зондирования кармана, нагноение и кровотечение из борозды.Исследование Schwarz и др. . [26] продемонстрировало, что и нанокристаллический гидроксиапатит, и управляемая регенерация кости обеспечивают клинически значимые улучшения клинических параметров после 6 месяцев заживления без погружения. Двухлетние результаты Schwarz и др. [27] того же клинического исследования еще раз продемонстрировали, что оба метода лечения были эффективны в обеспечении клинически значимого уменьшения глубины зондирования кармана и увеличения уровня клинического прикрепления, но применение Комбинация природного костного минерала и коллагеновой мембраны, по-видимому, коррелировала с большим улучшением этих клинических параметров и, следовательно, была связана с более предсказуемым и улучшенным результатом заживления.К сожалению, относительно небольшой размер выборки исследования (22 пациента) не позволил провести надежное статистическое сравнение эффективности двух терапевтических процедур. В целом, необходимо накопить больше данных о различных регенеративных методах лечения периимплантита.
Эксплантация
Если наблюдается значительная потеря костной массы и имплант не может быть сохранен, его необходимо удалить. Если было принято решение удалить имплант, доступны трепаны для эксплантации, подходящие для соответствующей системы имплантата.Следует отметить, что эти трепаны имеют внешний диаметр на 1,5 мм больше диаметра удаляемого имплантата. Таким образом, эксплантация может быть связана со значительным удалением кости, в том числе коркового слоя щечной или язычной кости, и повреждением соседних естественных зубов, где межкорневое пространство ограничено. Альтернативный подход — допустить прогрессирующую потерю костной массы из-за периимплантита, что приведет к потере костной массы, достаточной для удаления имплантата с помощью щипцов для извлечения.Имплантаты можно удалить с помощью щипцов, если остаточная опора для кости составляет менее 3-4 мм.
ОБСУЖДЕНИЕ
В связи с тем, что частота поздних неудач имплантатов относительно низка, количество продольных исследований, оценивающих различные протоколы лечения периимплантита, ограничено. Более того, этические соображения часто не позволяют включать в такие испытания надлежащий контроль плацебо. Протокол лечения будет отличаться в зависимости от того, является ли это периимплантитом мукозитом или периимплантитом.Если нет потери костной массы, например, в случае мукозита, бактериальный налет и камни должны быть удалены, а химический контроль зубного налета достигается с помощью 0,12% хлоргексидина, применяемого местно каждые 8-12 часов в течение 15 дней; пациент должен дать инструкции по гигиене полости рта. Дизайн протеза также следует проверять и при необходимости изменять, чтобы исправить дефекты конструкции, препятствующие соблюдению надлежащей гигиены, а также скорректировать связанные с этим биомеханические факторы стресса. После завершения этого начального этапа необходимо запланировать периодические проверки, постепенно сокращая интервал между посещениями для технического обслуживания.[28]
Если диагностирован периимплантит, лечение будет зависеть от количества потерянной кости и эстетического воздействия имплантата, о котором идет речь. Если потеря костной массы находится на начальной стадии, лечение будет таким же, как и при периимплантном мукозите, с добавлением обеззараживания ортопедических абатментов и антибиотиков. Если потеря костной массы прогрессирует или сохраняется, несмотря на первоначальное лечение, необходимо будет хирургическим путем удалить мягкие ткани вокруг имплантата, пораженные хронической инфекцией, обеззаразить поверхность микроимплантата и, наконец, применить методы регенерации кости, направленные на восстановление утраченной кости.
До сих пор не было разработано никакой методологии в качестве золотого стандарта для лечения периимплантита. Таким образом, терапия периимплантита включает (а) нехирургическую фазу, которая включает обработку раны механическими средствами, ультразвуковыми или лазерными устройствами, отдельно или в сочетании с антисептическими и / или антибиотиками, и (б) хирургическую фазу с использованием либо резекционного или регенеративные методы.
Доступные рандомизированные контролируемые и / или сравнительные клинические исследования по лечению периимплантита ограничены по количеству, имеют короткие периоды последующего наблюдения и небольшие размеры выборки, что демонстрирует высокий риск систематической ошибки.По-прежнему остается сомнительным, какие терапевтические стратегии являются наиболее эффективными для лечения поражений периимплантита в зависимости от их морфологии, степени и тяжести. Однако это не означает, что применяемые в настоящее время методы лечения не могут дать положительных результатов в клинической практике.
Несмотря на недостаточный уровень имеющихся доказательств, некоторые данные, как правило, указывают на следующее. Одной санации под слизистой оболочки может быть недостаточно для удаления бактериальной нагрузки с поверхностей имплантатов с периимплантными карманами ≥5 мм.[13] Использование Er: YAG-лазера может улучшить клинические параметры периимплантата в течение 6 месяцев, но остается неясным, могут ли эти эффекты сохраняться с течением времени. [19] Комбинация миноциклина и механической обработки раны, по-видимому, обеспечивает улучшенный результат лечения, хотя и в ограниченной степени, по сравнению с комбинацией хлоргексидина и механической обработки раны, по крайней мере, в течение краткосрочного периода в 12 месяцев [20]. Управляемая регенерация кости или применение заменителя кости (нанокристаллического гидроксиапатита) могут быть эффективными для лечения поражений периимплантита.[26]
Только долгосрочные клинические рандомизированные контролируемые исследования могут дать окончательный ответ о том, как лучше всего справиться с неисправными имплантатами.
Долгосрочный успех имплантата зависит от регулярной программы обслуживания. Во время поддерживающей фазы ткань вокруг имплантата следует обследовать на предмет воспаления. Рентгенограммы покажут состояние кости вокруг имплантата. Эти программы помогают в долгосрочном успехе имплантата.
ЗАКЛЮЧЕНИЕ
Прогноз пораженного имплантата будет зависеть от раннего выявления и лечения периимплантного мукозита и периимплантита.Несмотря на то, что исследования, посвященные различным методам лечения периимплантита, несопоставимы, общая картина некоторого клинического улучшения возникает при использовании противоинфекционных методов лечения с точки зрения разрешения воспаления и заживления костей. Это наблюдение в сочетании с нашими знаниями о бесспорной роли пародонтальных патогенов в этиологии периимплантита указывает на то, что некоторая форма противоинфекционной терапии должна сочетаться с любой другой стратегией для решения этой проблемы.
Сноски
Источник поддержки: Нет.
Конфликт интересов: Не объявлен.
ССЫЛКИ
1. Mombelli A, Lang NP. Диагностика и лечение периимплантита. Периодонтол 2000. 1998; 17: 63–76. [PubMed] [Google Scholar] 2. Йованович С. Лечение разрушения периимплантата вокруг функционирующих остеоинтегрированных зубных имплантатов. J Periodontol. 1993; 64: 1176–83. [PubMed] [Google Scholar] 3. Альбректссон Т., Исидор Ф. Консенсусный отчет о заседании IV.В: Ланг Н.П., Карринг Т., редакторы. Материалы первого Европейского семинара по пародонтологии. Лондон: Квинтэссенция; 1994. С. 365–9. [Google Scholar] 4. Berglundh T, Persson L, Klinge B. Систематический обзор частоты биологических и технических осложнений в имплантологии, представленный в проспективных продольных исследованиях продолжительностью не менее 5 лет. J Clin Periodontol. 2002; 29 (Дополнение 3): 197–212. [PubMed] [Google Scholar] 5. Ланг Н.П., Уилсон Т.Г., Корбет Э.Ф. Биологические осложнения при имплантации зубов: их профилактика, диагностика и лечение.Clin Oral Implants Res. 2000; 11 (Дополнение 1): 146–55. [PubMed] [Google Scholar] 6. Георгиев Т. Способ лечения периимплантита. Журнал IMAB — Annual Proceeding (Scientific Papers) 2009, книга 2. [Google Scholar] 7. Смилер Д., Солтан М. Древо решений по пересадке кости: систематическая методология получения новой кости. Имплант Дент. 2006; 15: 122–8. [PubMed] [Google Scholar] 8. Heydenrijk K, Meijer JA, Van der Reijden WA, Raghoebar GM, Vissink A, Stegenga B. Микробиота вокруг корневых внутрикостных имплантатов: обзор литературы.Int J Oral Maxillofac Implants. 2002; 17: 829–38. [PubMed] [Google Scholar] 9. Шибли Дж. А., Компаньони М. М., Морейра Р. Ф., Маркантонио Э. Микробиологический и рентгенологический анализ периимплантита, вызванного лигатурой, с различными поверхностями дентальных имплантатов. Int J Oral Maxillofac Implants. 2003. 18: 383–90. [PubMed] [Google Scholar] 10. Abrahamsson I., Berglundh T., Wennströmm J, Lindhe J. Характеристики твердых и мягких тканей вокруг имплантата в различных системах имплантатов. Сравнительное исследование на собаке. Clin Oral Implants Res.1996; 7: 212–9. [PubMed] [Google Scholar] 11. Матарассо С., Куаремба Г., Кораджо Ф., Вайя Э, Кафьеро С., Ланг Н.П. Уход за имплантатами: исследование in vitro модификаций поверхности титановых имплантатов после применения различных профилактических процедур. Clin Oral Implants Res. 1996; 7: 64–72. [PubMed] [Google Scholar] 12. Скоу С., Берглунд Т., Ланг Н.П. Хирургическое лечение периимплантита. Int J Oral Maxillofac Implants. 2004; 19 (Дополнение): 140–9. [PubMed] [Google Scholar] 13. Карринг Э.С., Ставропулос А., Эллегаард Б., Карринг Т.Лечение периимплантита системой Vectors. Пилотное исследование. Clin Oral Implants Res. 2005; 16: 288–93. [PubMed] [Google Scholar] 14. Скоу С., Холмструп П., Йоргенсен Т., Сковгаард Л.Т., Штольце К., Хьортинг-Хансен Э. и др. Подготовка поверхности имплантата при хирургическом лечении экспериментального периимплантита с использованием аутогенного костного трансплантата и мембраны из ePTFE у яванских макак. Clin Oral Implants Res. 2003. 14: 412–22. [PubMed] [Google Scholar] 15. Хаас Р., Дёртбудак О., Менсдорф-Пуйли Н., Майлат Г. Устранение бактерий на различных поверхностях имплантатов с помощью фотосенсибилизации и мягкого лазера.Исследование in vitro . Clin Oral Implants Res. 1997. 8: 249–54. [PubMed] [Google Scholar] 16. Рикардо Р.А., Ней С.А., Марко АГ, Джонатан Ф., Карлос А., Аесио М.Ю. и др. Сравнительное исследование эффектов фотодинамической терапии и традиционной терапии на уменьшение количества микробов при периимплантите, вызванном лигатурой, у собак. J Periodontol. 2005. 76: 1275–81. [PubMed] [Google Scholar] 17. Рутгер Г.П., Анн-Мари Р.Дж., Кристель Л., Стефан Р. Микробиологические результаты после нехирургического лечения периимплантита с добавлением эрбия: иттриевым, алюминиевым и гранатовым лазером или воздушно-абразивным лечением: рандомизированное клиническое испытание.J Periodontol. 2011; 82: 1267–78. [PubMed] [Google Scholar] 18. Schwarz F, Sculean A, Bieling K, Ferrari D, Rothamel D, Becker J. Двухлетние клинические результаты после лечения периимплантита с использованием нанокристаллического гидроксиапатита или природного костного минерала в сочетании с коллагеновой мембраной. J Clin Periodontol. 2008; 35: 80–7. [PubMed] [Google Scholar] 19. Schwarz F, Bieling K, Bonsmann M, Latz T, Becker J. Нехирургическое лечение умеренных и прогрессирующих поражений периимплантита: контролируемое клиническое исследование.Clin Oral Invest. 2006; 10: 279–88. [PubMed] [Google Scholar] 20. Renvert S, Lessem J, Dahlen G, Renvert H, Lindahl C. Механическая и повторная антимикробная терапия с использованием местной системы доставки лекарств при лечении периимплантита: рандомизированное клиническое испытание. J Periodontol. 2008; 79: 836–44. [PubMed] [Google Scholar] 21. Renvert S, Lessem J, Dahlén G, Lindahl C, Svensson M. Актуальные микросферы миноциклина по сравнению с гелем хлоргексидина для местного применения в качестве дополнения к механической очистке зарождающихся периимплантных инфекций: рандомизированное клиническое испытание.J Clin Periodontol. 2006; 33: 362–9. [PubMed] [Google Scholar] 22. Чен С., Дарби И. Зубные имплантаты: обслуживание, уход и лечение периимплантной инфекции. Ост Дент Дж. 2003; 48: 212–20. [PubMed] [Google Scholar] 23. Новзари Х., Слотс Дж. Микробиологическое и клиническое исследование политетрафторэтиленовых мембран для направленной регенерации кости вокруг имплантатов. Int J Oral Maxillofac Implants. 1995; 10: 67–73. [PubMed] [Google Scholar] 24. Ромео Э., Гисольфи М., Мурголо Н., Чьяпаско М., Лопс Д., Фогель Г. Терапия периимплантита с помощью резективной хирургии.Трехлетнее клиническое испытание оральных имплантатов с грубой резьбой. Часть I: Клинический результат. Clin Oral Implants Res. 2005; 16: 9–18. [PubMed] [Google Scholar] 25. Ромео Э., Лопс Д., Чьяпаско М., Гисольфи М., Фогель Г. Терапия периимплантита с помощью резективной хирургии. Трехлетнее клиническое испытание оральных имплантатов с грубой резьбой. Часть II: Рентгенологический результат. Clin Oral Implants Res. 2007. 18: 179–87. [PubMed] [Google Scholar] 26. Schwarz F, Bieling K, Latz T., Nuesry E, Becker J. Заживление внутрикостных дефектов периимплантита после применения нанокристаллического гидроксиапатита (Ostimt) или ксенотрансплантата крупного рогатого скота (Bio-Osst) в сочетании с коллагеновой мембраной (Bio -Гиде).Серия кейсов. J Clin Periodontol. 2006; 33: 491–9. [PubMed] [Google Scholar] 27. Schwarz F, Sculean A, Bieling K, Ferrari D, Rothamel D, Becker J. Двухлетние клинические результаты после лечения периимплантита с использованием нанокристаллического гидроксиапатита или природного костного минерала в сочетании с коллагеновой мембраной. J Clin Periodontol. 2008; 35: 80–7. [PubMed] [Google Scholar] 28. Goldman MJ. Регенерация кости вокруг больного имплантата с использованием управляемой регенерации кости. Отчет о болезни. J Periodontol.1992; 63: 473–6. [PubMed] [Google Scholar]Лечение периимплантита
Dent Res J (Исфахан). 2012 сентябрь-октябрь; 9 (5): 516–521.
Джаячандран Пратапачандран
1 Отделение пародонтологии, Школа стоматологии Амрита, Институт медицинских наук Амрита, Понеккара, ПО Кочи, Керала, Индия
Ниту Суреш
1 Отделение Пародонтологии, Школа стоматологии Амрита Институт медицинских наук Амрита, Понеккара, ПО Кочи, Керала, Индия
1 Отделение пародонтологии, Школа стоматологии Амрита, Институт медицинских наук Амрита, Понеккара, ПО Кочи, Керала, Индия
Адрес для корреспонденции: Dr .Джаячандран Пратапачандран, отделение пародонтологии, Школа стоматологии Амрита, Институт медицинских наук Амрита, Понеккара, ПО Кочи — 682 041, Керала, Индия. Электронная почта: ude.atirma.smia@pnardnahcayajПоступила в редакцию 2012 января; Принято 2012 Март
Это статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, что разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы .
Эта статья цитируется в других статьях в PMC.Abstract
Периимплантит — это локальное инфекционное заболевание, которое вызывает воспалительный процесс в мягких тканях и потерю костной массы вокруг функционирующего остеоинтегрированного имплантата. Этиология инфекции имплантата определяется состоянием ткани, окружающей имплант, конструкцией имплантата, степенью шероховатости, внешней морфологией и чрезмерной механической нагрузкой. Микроорганизмы, чаще всего связанные с повреждением имплантата, — это спирохеты и подвижные формы грамотрицательных анаэробов, если только они не являются результатом простой механической перегрузки.Диагностика основывается на изменении цвета десны, кровотечении и глубине зондирования периимплантных карманов, нагноении, рентгенографии и постепенной потере высоты кости вокруг зуба. Лечение будет отличаться в зависимости от того, относится ли к периимплантному мукозиту или периимплантиту. Лечение инфекции имплантата должно быть сосредоточено на контроле инфекции, детоксикации поверхности имплантата и регенерации альвеолярной кости. В этой обзорной статье рассматриваются различные варианты лечения периимплантита.В статье также дается краткое описание этиопатогенеза, клиники и диагностики периимплантита.
Ключевые слова: Зубной имплантат, периимплантит, периимплантный мукозит
ВВЕДЕНИЕ
Название периимплантатное заболевание относится к патологическим воспалительным изменениям, которые происходят в ткани, окружающей имплантат, несущий нагрузку. [1] В рамках концепции периимплантного заболевания описаны две сущности: периимплантный мукозит и периимплантит.Мукозит вокруг имплантата определяется как обратимая воспалительная реакция в мягких тканях, окружающих имплант [2]. Периимплантит — это воспалительная реакция с потерей опорной кости в тканях, окружающих имплант [3]. Сообщалось, что общая частота периимплантита составляет от 5% до 8% для выбранных систем имплантатов [4]. Все большее количество исследований предполагает, что анаэробные бактерии зубного налета могут оказывать неблагоприятное воздействие на здоровье тканей вокруг имплантата, что приводит к периимплантиту. [5] Периимплант также может быть напрямую связан с неадекватным распределением жевательного давления на ткани, окружающие имплант, что приводит к расшатыванию искусственных опор, инфицированию окружающих тканей и, как следствие, воспалительным процессам.[6] Отказ зубного имплантата часто связан с нарушением остеоинтеграции. Зубной имплант считается неисправным, если он потерян, подвижен или демонстрирует потерю костной ткани вокруг имплантата более 1,0 мм в первый год и более 0,2 мм через год. Периимплантит может привести к потере костной ткани вокруг имплантата и, в конечном итоге, к потере имплантата. Оптимальный результат лечения периимплантита — восстановление утраченного имплантата, поддерживающего твердые и мягкие ткани. [7]
Бактериальные инфекции играют наиболее важную роль в отказе дентальных имплантатов.Бактериальная флора, связанная с пародонтитом и периимплантитом, схожа [8]. Микроорганизмы, наиболее часто связанные с повреждением имплантата, — это грамотрицательные анаэробы, такие как Prevotella intermedia, Porphyromonas gingivalis, Aggregatibacter actinomycetemcomitans, Bacterioides forsythus, Treponema denticola, Prevotella nigrescens, Peptostreptococium 8, Nucleus. , 9] Здоровая ткань периимплантата играет важную роль в качестве биологического барьера для некоторых агентов, вызывающих заболевание периимплантата, и если он разрушен, бактериальное заражение распространяется непосредственно на кость, что приводит к ее быстрому разрушению.Чрезмерное механическое напряжение, плохая конструкция имплантата и коррозия, которая может возникнуть при соединении конструкции из неблагородного металла с титановым имплантатом, являются важными факторами в возникновении и развитии периимплантита. Другие этиологические факторы включают сахарный диабет, остеопороз, курение, длительное лечение кортикоидами, лучевую терапию и химиотерапию.
Следующие признаки и симптомы типичны для поражений периимплантита: рентгенологические свидетельства вертикального разрушения гребневой кости.Дефект обычно имеет форму блюдца и наблюдается остеоинтеграция апикальной части фиксатора; вертикальная деструкция кости, связанная с формированием периимплантного кармана; кровотечение и нагноение при прощупывании; возможный отек тканей вокруг имплантата и гиперплазия. Боль — это необычный признак, который, если он присутствует, обычно связан с острой инфекцией. Диагноз периимплантита требует тщательного дифференцирования от периимплантного мукозита, первичных неудач в достижении тканевой интеграции и проблем с отсутствием воспалительного компонента.Диагностические параметры, используемые для оценки периимплантита, включают клинические показатели, зондирование периимплантата с помощью жесткого пластикового зонда, кровотечение при зондировании (BOP), нагноение, подвижность, рентгенографию периимплантата и микробиологию.
СПОСОБЫ ЛЕЧЕНИЯ ПЕРИИМПЛАНТИТА
В свете вышеупомянутых доказательств и с учетом постоянно увеличивающегося количества имплантатов, устанавливаемых в повседневной клинической практике, разумно ожидать увеличения распространенности периимплантита, что подчеркивает необходимость предсказуемого терапия.Периимлантит и его причины все еще плохо изучены [1]. Процесс принятия решения о поддержании и лечении периимплантита должен быть рациональным и основанным на доказательствах. [10]
Кажется, что микрофлора полости рта является определяющим фактором успеха или неудачи зубного имплантата. Как только поверхность имплантата оказывается в ротовой полости, она немедленно покрывается белковым слоем — слюнной пленкой — и заселяется ротовыми микроорганизмами, образуя микробную биопленку. основаны либо на имеющихся данных о лечении пародонтита, либо на клинических эмпирических данных, но не на конкретных научных данных.Поверхностная обработка раны является основным элементом лечения как пародонтита, так и периимплантита. Однако винтовая конструкция имплантатов в сочетании с различными модификациями поверхности титана может способствовать накоплению зубного налета, что приводит к образованию бактериальной биопленки. Механическая обработка раны на таких поверхностях может иметь ограниченный эффект и, конечно, не может привести к полному удалению всех приставших микроорганизмов. Поэтому были предложены дополнительные методы лечения периимплантата, такие как антибиотики, антисептики, ультразвуковое и лазерное лечение, для улучшения нехирургических вариантов лечения периимплантного мукозита и периимплантита.Регенеративные процедуры с использованием заменителя костного трансплантата в сочетании с мембраной были предложены для лечения костных дефектов в запущенных случаях периимплантита.
Местная обработка раны
Имплантат следует очищать инструментами мягче, чем титан, такими как полировка резиновым колпачком и пастой, зубной нитью, щетками для межзубных промежутков или пластиковыми инструментами для удаления зубного налета. Было показано, что они не делают поверхность имплантата шероховатой, в отличие от металлических и ультразвуковых скейлеров. [11] Хотя повреждение поверхности имплантата можно почти предотвратить с помощью ультразвуковых скалеров с неметаллическим наконечником или кюреток из смолы / углеродного волокна, наличие резьбы имплантата и / или шероховатость поверхности имплантата могут затруднить доступ для очистки.[12]
Исследование Karring и др. . [13] продемонстрировало, что одной только санации слизистой оболочки, выполненной с помощью ультразвукового устройства или кюрет из углеродного волокна, недостаточно для обеззараживания поверхностей имплантатов с перистальтикой. — карманы для имплантатов ≥ 5 мм и открытая резьба имплантата. Таким образом, кажется разумным предположить, что только механическая или ультразвуковая обработка раны не может быть адекватным методом для разрешения периимплантита.
Обеззараживание поверхности имплантата
На модели обезьяны сравнивались четыре метода обеззараживания поверхности имплантата: (1) абразивный метод воздушно-порошковой абразивной обработки с последующим нанесением лимонной кислоты, (2) метод воздушно-порошковой абразивной обработки, (3) марля, пропитанная физиологическим раствором, а затем аппликацией лимонной кислоты и (4) марлю, поочередно пропитанную 0.1% хлоргексидин и физиологический раствор. [14] Клинические параметры, рентгенография (в том числе количественная цифровая рентгенография с вычитанием), гистология и стереология не выявили существенных различий между какими-либо из использованных методов. Результаты исследования in vitro , сочетающего фотосенсибилизацию раствором толудина синего и мягким лазерным излучением, показали, что уничтожение бактерий с различных поверхностей титана без модификации поверхности имплантата возможно. [15]
Фотодинамическая терапия — это неинвазивный метод, который можно использовать для уменьшения количества микроорганизмов при периимплантите.[16] 2% хлоргексидин или 3% перекись водорода можно использовать в качестве местного антисептика. Обеззараживание пораженных имплантатов титановыми поверхностями, обработанными плазменным напылением или пескоструйной / кислотной обработкой, наиболее легко и эффективно может быть достигнуто путем наложения марли, поочередно пропитанной хлоргексидином и физиологическим раствором [12].
Безоперационное лечение периимплантитных поражений с использованием лазера, легированного эрбием: иттрием, алюминием и гранатом (Er: YAG), показало более низкое количество F. nucleatum через 1 месяц после терапии.[17] Согласно Schwarz и др. ., [18] Er: YAG-лазер и комбинация механической обработки раны / хлоргексидина одинаково эффективны через 6 месяцев после терапии, значительно улучшая глубину зондирующего кармана вокруг имплантата и уровень клинического прикрепления. но использование лазера Er: YAG обеспечивает значительно большее снижение кровотечения при зондировании по сравнению с дополнительным применением хлоргексидина. Однако в последующем исследовании Schwarz и др. . [19] эффективность Er: YAG-лазера, по-видимому, была ограничена 6-месячным периодом, особенно при запущенных периимплантитных поражениях.Кроме того, было высказано предположение, что однократного курса лечения лазером Er: YAG может быть недостаточно для достижения стабильной терапии периимплантита и что дополнительные терапевтические меры, такие как дополнительное использование лазера Er: YAG и / или последующее лечение костной ткани. могут потребоваться регенеративные процедуры.
Противоинфекционная терапия
Специальная микробная информация о наличии предполагаемых патогенов необходима для принятия значимого решения относительно системной или местной антибактериальной терапии.Несмотря на то, что состав поддесневого микробного компонента важен для выбора лекарственного средства, характер перорального распределения потенциальных патогенов также важен при принятии решения о том, следует ли вводить противомикробный агент локально или системно. Для выполнения этой задачи врачу необходимо проверить состояние пародонта остаточных зубов.
Исследование Schwarz и др. . [18] продемонстрировало, что лечение периимплантной инфекции механической обработкой пластиковыми кюретами в сочетании с антисептиком (0.2% хлоргексидин) может привести к статистически значимому улучшению показателей кровотечения при зондировании, глубины кармана при зондировании имплантата и уровня клинического прикрепления через 6 месяцев по сравнению с исходным уровнем. Исследование Renvert и др. . [20] показало, что добавление антисептической терапии к механической обработке раны не дает дополнительных преимуществ при неглубоких периимплантных поражениях, где средняя глубина зондирующего кармана была <4 мм. Таким образом, кажется, что добавление антисептической терапии к механической обработке не дает дополнительных преимуществ при неглубоких периимплантных поражениях со средней глубиной зондирования кармана <4 мм, но, по-видимому, обеспечивает дополнительные клинические улучшения при глубоких периимплантных поражениях со средней глубиной зондирования кармана. > 5 мм.
Пациенты, страдающие от локализованных проблем вокруг имплантата при отсутствии других инфекций, могут быть кандидатами на лечение с помощью местных устройств для доставки лекарств. Местное применение антибиотиков путем введения тетрациклиновых волокон в течение 10 дней [5] может обеспечить устойчивую высокую дозу противомикробного агента точно в пораженный участок в течение нескольких дней. Использование микросфер минокклина в качестве дополнения к механической терапии полезно при лечении поражений вокруг имплантата, но лечение, возможно, придется повторить.[21] Исследование Renvert и соавт. . [20] продемонстрировало, что дополнительные преимущества, полученные от добавления антибиотика миноциклина к механической санации раны, как правило, больше, хотя и в ограниченной степени, чем эффекты, достигаемые при комбинированном использовании антисептик (хлоргексидин) и механическая обработка раны. Улучшение глубины зондирования вокруг имплантата, полученное при дополнительном применении миноциклина, может сохраняться в течение краткосрочного периода в 12 месяцев. В исследовании Renvert et al ., [20] продемонстрированная потеря костной массы составила не более трех нитей имплантата.
Если проблема носит общий характер, собирается конкретная микробиологическая информация и систематически вводятся антибиотики. Lang и др. . [5] предлагают следующие схемы приема антибиотиков: системный орнидазол 500 мг два раза в день в течение 10 дней или метронидазол 250 мг три раза в день в течение 10 дней или комбинация метронидазола 500 мг и амоксициллина 375 мг один раз в день в течение 10 дней. Если периимплантит связан с хроническим заболеванием пародонта, необходимо лечить оба состояния.В этом случае можно рассмотреть возможность дополнительного применения системных антибиотиков. В настоящее время нет доступных клинических испытаний системного применения антибиотиков для лечения периимплантита.
При условии соблюдения механических и антисептических протоколов перед назначением антибактериальной терапии, оказывается, что неглубокую периимплантатную инфекцию можно успешно контролировать с помощью антибиотиков. [1] Но все еще остается открытым вопрос о том, можно ли адекватно лечить более глубокие периимплантные поражения без хирургического вмешательства с помощью комбинации местного антибиотика и механической обработки раны.
Хирургическая техника
Хирургическая резекция обычно ограничивается имплантатами, установленными в неэстетичных местах. [22] Хирургический лоскут помогает в комплексной обработке и обеззараживании пораженного имплантата. Хирургическое лечение проводилось с использованием: (1) аутогенных костных трансплантатов, покрытых мембранами, (2) одних аутогенных костных трансплантатов, (3) одних мембран и (4) процедуры с использованием контрольного лоскута, показало, что дефекты, обработанные покрытыми мембраной аутогенными тканями. кости продемонстрировали значительно большее количество костной регенерации и реосеоинтеграции, чем те, которые лечились с помощью других трех процедур.[12] Однако обнажение мембраны — частое осложнение после таких процедур. Воздействие на пористые мембраны из электронного ПТФЭ может привести к проникновению бактерий и развитию инфекции. [23]
На сегодняшний день нет доступных рандомизированных контролируемых клинических исследований по использованию только хирургического лечения с помощью лоскута доступа (санации открытым лоскутом) для лечения периимплантита. Рандомизированное сравнительное клиническое исследование, проведенное Romeo и соавт. [24,25], пришло к выводу, что резекционные хирургические процедуры в сочетании с имплантопластикой могут иметь положительное влияние на выживаемость имплантатов с шероховатой поверхностью, пораженных периимплантитом, а также периимплантитом. клинические параметры имплантата, такие как глубина зондирования кармана, нагноение и кровотечение из борозды.Исследование Schwarz и др. . [26] продемонстрировало, что и нанокристаллический гидроксиапатит, и управляемая регенерация кости обеспечивают клинически значимые улучшения клинических параметров после 6 месяцев заживления без погружения. Двухлетние результаты Schwarz и др. [27] того же клинического исследования еще раз продемонстрировали, что оба метода лечения были эффективны в обеспечении клинически значимого уменьшения глубины зондирования кармана и увеличения уровня клинического прикрепления, но применение Комбинация природного костного минерала и коллагеновой мембраны, по-видимому, коррелировала с большим улучшением этих клинических параметров и, следовательно, была связана с более предсказуемым и улучшенным результатом заживления.К сожалению, относительно небольшой размер выборки исследования (22 пациента) не позволил провести надежное статистическое сравнение эффективности двух терапевтических процедур. В целом, необходимо накопить больше данных о различных регенеративных методах лечения периимплантита.
Эксплантация
Если наблюдается значительная потеря костной массы и имплант не может быть сохранен, его необходимо удалить. Если было принято решение удалить имплант, доступны трепаны для эксплантации, подходящие для соответствующей системы имплантата.Следует отметить, что эти трепаны имеют внешний диаметр на 1,5 мм больше диаметра удаляемого имплантата. Таким образом, эксплантация может быть связана со значительным удалением кости, в том числе коркового слоя щечной или язычной кости, и повреждением соседних естественных зубов, где межкорневое пространство ограничено. Альтернативный подход — допустить прогрессирующую потерю костной массы из-за периимплантита, что приведет к потере костной массы, достаточной для удаления имплантата с помощью щипцов для извлечения.Имплантаты можно удалить с помощью щипцов, если остаточная опора для кости составляет менее 3-4 мм.
ОБСУЖДЕНИЕ
В связи с тем, что частота поздних неудач имплантатов относительно низка, количество продольных исследований, оценивающих различные протоколы лечения периимплантита, ограничено. Более того, этические соображения часто не позволяют включать в такие испытания надлежащий контроль плацебо. Протокол лечения будет отличаться в зависимости от того, является ли это периимплантитом мукозитом или периимплантитом.Если нет потери костной массы, например, в случае мукозита, бактериальный налет и камни должны быть удалены, а химический контроль зубного налета достигается с помощью 0,12% хлоргексидина, применяемого местно каждые 8-12 часов в течение 15 дней; пациент должен дать инструкции по гигиене полости рта. Дизайн протеза также следует проверять и при необходимости изменять, чтобы исправить дефекты конструкции, препятствующие соблюдению надлежащей гигиены, а также скорректировать связанные с этим биомеханические факторы стресса. После завершения этого начального этапа необходимо запланировать периодические проверки, постепенно сокращая интервал между посещениями для технического обслуживания.[28]
Если диагностирован периимплантит, лечение будет зависеть от количества потерянной кости и эстетического воздействия имплантата, о котором идет речь. Если потеря костной массы находится на начальной стадии, лечение будет таким же, как и при периимплантном мукозите, с добавлением обеззараживания ортопедических абатментов и антибиотиков. Если потеря костной массы прогрессирует или сохраняется, несмотря на первоначальное лечение, необходимо будет хирургическим путем удалить мягкие ткани вокруг имплантата, пораженные хронической инфекцией, обеззаразить поверхность микроимплантата и, наконец, применить методы регенерации кости, направленные на восстановление утраченной кости.
До сих пор не было разработано никакой методологии в качестве золотого стандарта для лечения периимплантита. Таким образом, терапия периимплантита включает (а) нехирургическую фазу, которая включает обработку раны механическими средствами, ультразвуковыми или лазерными устройствами, отдельно или в сочетании с антисептическими и / или антибиотиками, и (б) хирургическую фазу с использованием либо резекционного или регенеративные методы.
Доступные рандомизированные контролируемые и / или сравнительные клинические исследования по лечению периимплантита ограничены по количеству, имеют короткие периоды последующего наблюдения и небольшие размеры выборки, что демонстрирует высокий риск систематической ошибки.По-прежнему остается сомнительным, какие терапевтические стратегии являются наиболее эффективными для лечения поражений периимплантита в зависимости от их морфологии, степени и тяжести. Однако это не означает, что применяемые в настоящее время методы лечения не могут дать положительных результатов в клинической практике.
Несмотря на недостаточный уровень имеющихся доказательств, некоторые данные, как правило, указывают на следующее. Одной санации под слизистой оболочки может быть недостаточно для удаления бактериальной нагрузки с поверхностей имплантатов с периимплантными карманами ≥5 мм.[13] Использование Er: YAG-лазера может улучшить клинические параметры периимплантата в течение 6 месяцев, но остается неясным, могут ли эти эффекты сохраняться с течением времени. [19] Комбинация миноциклина и механической обработки раны, по-видимому, обеспечивает улучшенный результат лечения, хотя и в ограниченной степени, по сравнению с комбинацией хлоргексидина и механической обработки раны, по крайней мере, в течение краткосрочного периода в 12 месяцев [20]. Управляемая регенерация кости или применение заменителя кости (нанокристаллического гидроксиапатита) могут быть эффективными для лечения поражений периимплантита.[26]
Только долгосрочные клинические рандомизированные контролируемые исследования могут дать окончательный ответ о том, как лучше всего справиться с неисправными имплантатами.
Долгосрочный успех имплантата зависит от регулярной программы обслуживания. Во время поддерживающей фазы ткань вокруг имплантата следует обследовать на предмет воспаления. Рентгенограммы покажут состояние кости вокруг имплантата. Эти программы помогают в долгосрочном успехе имплантата.
ЗАКЛЮЧЕНИЕ
Прогноз пораженного имплантата будет зависеть от раннего выявления и лечения периимплантного мукозита и периимплантита.Несмотря на то, что исследования, посвященные различным методам лечения периимплантита, несопоставимы, общая картина некоторого клинического улучшения возникает при использовании противоинфекционных методов лечения с точки зрения разрешения воспаления и заживления костей. Это наблюдение в сочетании с нашими знаниями о бесспорной роли пародонтальных патогенов в этиологии периимплантита указывает на то, что некоторая форма противоинфекционной терапии должна сочетаться с любой другой стратегией для решения этой проблемы.
Сноски
Источник поддержки: Нет.
Конфликт интересов: Не объявлен.
ССЫЛКИ
1. Mombelli A, Lang NP. Диагностика и лечение периимплантита. Периодонтол 2000. 1998; 17: 63–76. [PubMed] [Google Scholar] 2. Йованович С. Лечение разрушения периимплантата вокруг функционирующих остеоинтегрированных зубных имплантатов. J Periodontol. 1993; 64: 1176–83. [PubMed] [Google Scholar] 3. Альбректссон Т., Исидор Ф. Консенсусный отчет о заседании IV.В: Ланг Н.П., Карринг Т., редакторы. Материалы первого Европейского семинара по пародонтологии. Лондон: Квинтэссенция; 1994. С. 365–9. [Google Scholar] 4. Berglundh T, Persson L, Klinge B. Систематический обзор частоты биологических и технических осложнений в имплантологии, представленный в проспективных продольных исследованиях продолжительностью не менее 5 лет. J Clin Periodontol. 2002; 29 (Дополнение 3): 197–212. [PubMed] [Google Scholar] 5. Ланг Н.П., Уилсон Т.Г., Корбет Э.Ф. Биологические осложнения при имплантации зубов: их профилактика, диагностика и лечение.Clin Oral Implants Res. 2000; 11 (Дополнение 1): 146–55. [PubMed] [Google Scholar] 6. Георгиев Т. Способ лечения периимплантита. Журнал IMAB — Annual Proceeding (Scientific Papers) 2009, книга 2. [Google Scholar] 7. Смилер Д., Солтан М. Древо решений по пересадке кости: систематическая методология получения новой кости. Имплант Дент. 2006; 15: 122–8. [PubMed] [Google Scholar] 8. Heydenrijk K, Meijer JA, Van der Reijden WA, Raghoebar GM, Vissink A, Stegenga B. Микробиота вокруг корневых внутрикостных имплантатов: обзор литературы.Int J Oral Maxillofac Implants. 2002; 17: 829–38. [PubMed] [Google Scholar] 9. Шибли Дж. А., Компаньони М. М., Морейра Р. Ф., Маркантонио Э. Микробиологический и рентгенологический анализ периимплантита, вызванного лигатурой, с различными поверхностями дентальных имплантатов. Int J Oral Maxillofac Implants. 2003. 18: 383–90. [PubMed] [Google Scholar] 10. Abrahamsson I., Berglundh T., Wennströmm J, Lindhe J. Характеристики твердых и мягких тканей вокруг имплантата в различных системах имплантатов. Сравнительное исследование на собаке. Clin Oral Implants Res.1996; 7: 212–9. [PubMed] [Google Scholar] 11. Матарассо С., Куаремба Г., Кораджо Ф., Вайя Э, Кафьеро С., Ланг Н.П. Уход за имплантатами: исследование in vitro модификаций поверхности титановых имплантатов после применения различных профилактических процедур. Clin Oral Implants Res. 1996; 7: 64–72. [PubMed] [Google Scholar] 12. Скоу С., Берглунд Т., Ланг Н.П. Хирургическое лечение периимплантита. Int J Oral Maxillofac Implants. 2004; 19 (Дополнение): 140–9. [PubMed] [Google Scholar] 13. Карринг Э.С., Ставропулос А., Эллегаард Б., Карринг Т.Лечение периимплантита системой Vectors. Пилотное исследование. Clin Oral Implants Res. 2005; 16: 288–93. [PubMed] [Google Scholar] 14. Скоу С., Холмструп П., Йоргенсен Т., Сковгаард Л.Т., Штольце К., Хьортинг-Хансен Э. и др. Подготовка поверхности имплантата при хирургическом лечении экспериментального периимплантита с использованием аутогенного костного трансплантата и мембраны из ePTFE у яванских макак. Clin Oral Implants Res. 2003. 14: 412–22. [PubMed] [Google Scholar] 15. Хаас Р., Дёртбудак О., Менсдорф-Пуйли Н., Майлат Г. Устранение бактерий на различных поверхностях имплантатов с помощью фотосенсибилизации и мягкого лазера.Исследование in vitro . Clin Oral Implants Res. 1997. 8: 249–54. [PubMed] [Google Scholar] 16. Рикардо Р.А., Ней С.А., Марко АГ, Джонатан Ф., Карлос А., Аесио М.Ю. и др. Сравнительное исследование эффектов фотодинамической терапии и традиционной терапии на уменьшение количества микробов при периимплантите, вызванном лигатурой, у собак. J Periodontol. 2005. 76: 1275–81. [PubMed] [Google Scholar] 17. Рутгер Г.П., Анн-Мари Р.Дж., Кристель Л., Стефан Р. Микробиологические результаты после нехирургического лечения периимплантита с добавлением эрбия: иттриевым, алюминиевым и гранатовым лазером или воздушно-абразивным лечением: рандомизированное клиническое испытание.J Periodontol. 2011; 82: 1267–78. [PubMed] [Google Scholar] 18. Schwarz F, Sculean A, Bieling K, Ferrari D, Rothamel D, Becker J. Двухлетние клинические результаты после лечения периимплантита с использованием нанокристаллического гидроксиапатита или природного костного минерала в сочетании с коллагеновой мембраной. J Clin Periodontol. 2008; 35: 80–7. [PubMed] [Google Scholar] 19. Schwarz F, Bieling K, Bonsmann M, Latz T, Becker J. Нехирургическое лечение умеренных и прогрессирующих поражений периимплантита: контролируемое клиническое исследование.Clin Oral Invest. 2006; 10: 279–88. [PubMed] [Google Scholar] 20. Renvert S, Lessem J, Dahlen G, Renvert H, Lindahl C. Механическая и повторная антимикробная терапия с использованием местной системы доставки лекарств при лечении периимплантита: рандомизированное клиническое испытание. J Periodontol. 2008; 79: 836–44. [PubMed] [Google Scholar] 21. Renvert S, Lessem J, Dahlén G, Lindahl C, Svensson M. Актуальные микросферы миноциклина по сравнению с гелем хлоргексидина для местного применения в качестве дополнения к механической очистке зарождающихся периимплантных инфекций: рандомизированное клиническое испытание.J Clin Periodontol. 2006; 33: 362–9. [PubMed] [Google Scholar] 22. Чен С., Дарби И. Зубные имплантаты: обслуживание, уход и лечение периимплантной инфекции. Ост Дент Дж. 2003; 48: 212–20. [PubMed] [Google Scholar] 23. Новзари Х., Слотс Дж. Микробиологическое и клиническое исследование политетрафторэтиленовых мембран для направленной регенерации кости вокруг имплантатов. Int J Oral Maxillofac Implants. 1995; 10: 67–73. [PubMed] [Google Scholar] 24. Ромео Э., Гисольфи М., Мурголо Н., Чьяпаско М., Лопс Д., Фогель Г. Терапия периимплантита с помощью резективной хирургии.Трехлетнее клиническое испытание оральных имплантатов с грубой резьбой. Часть I: Клинический результат. Clin Oral Implants Res. 2005; 16: 9–18. [PubMed] [Google Scholar] 25. Ромео Э., Лопс Д., Чьяпаско М., Гисольфи М., Фогель Г. Терапия периимплантита с помощью резективной хирургии. Трехлетнее клиническое испытание оральных имплантатов с грубой резьбой. Часть II: Рентгенологический результат. Clin Oral Implants Res. 2007. 18: 179–87. [PubMed] [Google Scholar] 26. Schwarz F, Bieling K, Latz T., Nuesry E, Becker J. Заживление внутрикостных дефектов периимплантита после применения нанокристаллического гидроксиапатита (Ostimt) или ксенотрансплантата крупного рогатого скота (Bio-Osst) в сочетании с коллагеновой мембраной (Bio -Гиде).Серия кейсов. J Clin Periodontol. 2006; 33: 491–9. [PubMed] [Google Scholar] 27. Schwarz F, Sculean A, Bieling K, Ferrari D, Rothamel D, Becker J. Двухлетние клинические результаты после лечения периимплантита с использованием нанокристаллического гидроксиапатита или природного костного минерала в сочетании с коллагеновой мембраной. J Clin Periodontol. 2008; 35: 80–7. [PubMed] [Google Scholar] 28. Goldman MJ. Регенерация кости вокруг больного имплантата с использованием управляемой регенерации кости. Отчет о болезни. J Periodontol.1992; 63: 473–6. [PubMed] [Google Scholar]Лечение периимплантита
Dent Res J (Исфахан). 2012 сентябрь-октябрь; 9 (5): 516–521.
Джаячандран Пратапачандран
1 Отделение пародонтологии, Школа стоматологии Амрита, Институт медицинских наук Амрита, Понеккара, ПО Кочи, Керала, Индия
Ниту Суреш
1 Отделение Пародонтологии, Школа стоматологии Амрита Институт медицинских наук Амрита, Понеккара, ПО Кочи, Керала, Индия
1 Отделение пародонтологии, Школа стоматологии Амрита, Институт медицинских наук Амрита, Понеккара, ПО Кочи, Керала, Индия
Адрес для корреспонденции: Dr .Джаячандран Пратапачандран, отделение пародонтологии, Школа стоматологии Амрита, Институт медицинских наук Амрита, Понеккара, ПО Кочи — 682 041, Керала, Индия. Электронная почта: ude.atirma.smia@pnardnahcayajПоступила в редакцию 2012 января; Принято 2012 Март
Это статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, что разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы .
Эта статья цитируется в других статьях в PMC.Abstract
Периимплантит — это локальное инфекционное заболевание, которое вызывает воспалительный процесс в мягких тканях и потерю костной массы вокруг функционирующего остеоинтегрированного имплантата. Этиология инфекции имплантата определяется состоянием ткани, окружающей имплант, конструкцией имплантата, степенью шероховатости, внешней морфологией и чрезмерной механической нагрузкой. Микроорганизмы, чаще всего связанные с повреждением имплантата, — это спирохеты и подвижные формы грамотрицательных анаэробов, если только они не являются результатом простой механической перегрузки.Диагностика основывается на изменении цвета десны, кровотечении и глубине зондирования периимплантных карманов, нагноении, рентгенографии и постепенной потере высоты кости вокруг зуба. Лечение будет отличаться в зависимости от того, относится ли к периимплантному мукозиту или периимплантиту. Лечение инфекции имплантата должно быть сосредоточено на контроле инфекции, детоксикации поверхности имплантата и регенерации альвеолярной кости. В этой обзорной статье рассматриваются различные варианты лечения периимплантита.В статье также дается краткое описание этиопатогенеза, клиники и диагностики периимплантита.
Ключевые слова: Зубной имплантат, периимплантит, периимплантный мукозит
ВВЕДЕНИЕ
Название периимплантатное заболевание относится к патологическим воспалительным изменениям, которые происходят в ткани, окружающей имплантат, несущий нагрузку. [1] В рамках концепции периимплантного заболевания описаны две сущности: периимплантный мукозит и периимплантит.Мукозит вокруг имплантата определяется как обратимая воспалительная реакция в мягких тканях, окружающих имплант [2]. Периимплантит — это воспалительная реакция с потерей опорной кости в тканях, окружающих имплант [3]. Сообщалось, что общая частота периимплантита составляет от 5% до 8% для выбранных систем имплантатов [4]. Все большее количество исследований предполагает, что анаэробные бактерии зубного налета могут оказывать неблагоприятное воздействие на здоровье тканей вокруг имплантата, что приводит к периимплантиту. [5] Периимплант также может быть напрямую связан с неадекватным распределением жевательного давления на ткани, окружающие имплант, что приводит к расшатыванию искусственных опор, инфицированию окружающих тканей и, как следствие, воспалительным процессам.[6] Отказ зубного имплантата часто связан с нарушением остеоинтеграции. Зубной имплант считается неисправным, если он потерян, подвижен или демонстрирует потерю костной ткани вокруг имплантата более 1,0 мм в первый год и более 0,2 мм через год. Периимплантит может привести к потере костной ткани вокруг имплантата и, в конечном итоге, к потере имплантата. Оптимальный результат лечения периимплантита — восстановление утраченного имплантата, поддерживающего твердые и мягкие ткани. [7]
Бактериальные инфекции играют наиболее важную роль в отказе дентальных имплантатов.Бактериальная флора, связанная с пародонтитом и периимплантитом, схожа [8]. Микроорганизмы, наиболее часто связанные с повреждением имплантата, — это грамотрицательные анаэробы, такие как Prevotella intermedia, Porphyromonas gingivalis, Aggregatibacter actinomycetemcomitans, Bacterioides forsythus, Treponema denticola, Prevotella nigrescens, Peptostreptococium 8, Nucleus. , 9] Здоровая ткань периимплантата играет важную роль в качестве биологического барьера для некоторых агентов, вызывающих заболевание периимплантата, и если он разрушен, бактериальное заражение распространяется непосредственно на кость, что приводит к ее быстрому разрушению.Чрезмерное механическое напряжение, плохая конструкция имплантата и коррозия, которая может возникнуть при соединении конструкции из неблагородного металла с титановым имплантатом, являются важными факторами в возникновении и развитии периимплантита. Другие этиологические факторы включают сахарный диабет, остеопороз, курение, длительное лечение кортикоидами, лучевую терапию и химиотерапию.
Следующие признаки и симптомы типичны для поражений периимплантита: рентгенологические свидетельства вертикального разрушения гребневой кости.Дефект обычно имеет форму блюдца и наблюдается остеоинтеграция апикальной части фиксатора; вертикальная деструкция кости, связанная с формированием периимплантного кармана; кровотечение и нагноение при прощупывании; возможный отек тканей вокруг имплантата и гиперплазия. Боль — это необычный признак, который, если он присутствует, обычно связан с острой инфекцией. Диагноз периимплантита требует тщательного дифференцирования от периимплантного мукозита, первичных неудач в достижении тканевой интеграции и проблем с отсутствием воспалительного компонента.Диагностические параметры, используемые для оценки периимплантита, включают клинические показатели, зондирование периимплантата с помощью жесткого пластикового зонда, кровотечение при зондировании (BOP), нагноение, подвижность, рентгенографию периимплантата и микробиологию.
СПОСОБЫ ЛЕЧЕНИЯ ПЕРИИМПЛАНТИТА
В свете вышеупомянутых доказательств и с учетом постоянно увеличивающегося количества имплантатов, устанавливаемых в повседневной клинической практике, разумно ожидать увеличения распространенности периимплантита, что подчеркивает необходимость предсказуемого терапия.Периимлантит и его причины все еще плохо изучены [1]. Процесс принятия решения о поддержании и лечении периимплантита должен быть рациональным и основанным на доказательствах. [10]
Кажется, что микрофлора полости рта является определяющим фактором успеха или неудачи зубного имплантата. Как только поверхность имплантата оказывается в ротовой полости, она немедленно покрывается белковым слоем — слюнной пленкой — и заселяется ротовыми микроорганизмами, образуя микробную биопленку. основаны либо на имеющихся данных о лечении пародонтита, либо на клинических эмпирических данных, но не на конкретных научных данных.Поверхностная обработка раны является основным элементом лечения как пародонтита, так и периимплантита. Однако винтовая конструкция имплантатов в сочетании с различными модификациями поверхности титана может способствовать накоплению зубного налета, что приводит к образованию бактериальной биопленки. Механическая обработка раны на таких поверхностях может иметь ограниченный эффект и, конечно, не может привести к полному удалению всех приставших микроорганизмов. Поэтому были предложены дополнительные методы лечения периимплантата, такие как антибиотики, антисептики, ультразвуковое и лазерное лечение, для улучшения нехирургических вариантов лечения периимплантного мукозита и периимплантита.Регенеративные процедуры с использованием заменителя костного трансплантата в сочетании с мембраной были предложены для лечения костных дефектов в запущенных случаях периимплантита.
Местная обработка раны
Имплантат следует очищать инструментами мягче, чем титан, такими как полировка резиновым колпачком и пастой, зубной нитью, щетками для межзубных промежутков или пластиковыми инструментами для удаления зубного налета. Было показано, что они не делают поверхность имплантата шероховатой, в отличие от металлических и ультразвуковых скейлеров. [11] Хотя повреждение поверхности имплантата можно почти предотвратить с помощью ультразвуковых скалеров с неметаллическим наконечником или кюреток из смолы / углеродного волокна, наличие резьбы имплантата и / или шероховатость поверхности имплантата могут затруднить доступ для очистки.[12]
Исследование Karring и др. . [13] продемонстрировало, что одной только санации слизистой оболочки, выполненной с помощью ультразвукового устройства или кюрет из углеродного волокна, недостаточно для обеззараживания поверхностей имплантатов с перистальтикой. — карманы для имплантатов ≥ 5 мм и открытая резьба имплантата. Таким образом, кажется разумным предположить, что только механическая или ультразвуковая обработка раны не может быть адекватным методом для разрешения периимплантита.
Обеззараживание поверхности имплантата
На модели обезьяны сравнивались четыре метода обеззараживания поверхности имплантата: (1) абразивный метод воздушно-порошковой абразивной обработки с последующим нанесением лимонной кислоты, (2) метод воздушно-порошковой абразивной обработки, (3) марля, пропитанная физиологическим раствором, а затем аппликацией лимонной кислоты и (4) марлю, поочередно пропитанную 0.1% хлоргексидин и физиологический раствор. [14] Клинические параметры, рентгенография (в том числе количественная цифровая рентгенография с вычитанием), гистология и стереология не выявили существенных различий между какими-либо из использованных методов. Результаты исследования in vitro , сочетающего фотосенсибилизацию раствором толудина синего и мягким лазерным излучением, показали, что уничтожение бактерий с различных поверхностей титана без модификации поверхности имплантата возможно. [15]
Фотодинамическая терапия — это неинвазивный метод, который можно использовать для уменьшения количества микроорганизмов при периимплантите.[16] 2% хлоргексидин или 3% перекись водорода можно использовать в качестве местного антисептика. Обеззараживание пораженных имплантатов титановыми поверхностями, обработанными плазменным напылением или пескоструйной / кислотной обработкой, наиболее легко и эффективно может быть достигнуто путем наложения марли, поочередно пропитанной хлоргексидином и физиологическим раствором [12].
Безоперационное лечение периимплантитных поражений с использованием лазера, легированного эрбием: иттрием, алюминием и гранатом (Er: YAG), показало более низкое количество F. nucleatum через 1 месяц после терапии.[17] Согласно Schwarz и др. ., [18] Er: YAG-лазер и комбинация механической обработки раны / хлоргексидина одинаково эффективны через 6 месяцев после терапии, значительно улучшая глубину зондирующего кармана вокруг имплантата и уровень клинического прикрепления. но использование лазера Er: YAG обеспечивает значительно большее снижение кровотечения при зондировании по сравнению с дополнительным применением хлоргексидина. Однако в последующем исследовании Schwarz и др. . [19] эффективность Er: YAG-лазера, по-видимому, была ограничена 6-месячным периодом, особенно при запущенных периимплантитных поражениях.Кроме того, было высказано предположение, что однократного курса лечения лазером Er: YAG может быть недостаточно для достижения стабильной терапии периимплантита и что дополнительные терапевтические меры, такие как дополнительное использование лазера Er: YAG и / или последующее лечение костной ткани. могут потребоваться регенеративные процедуры.
Противоинфекционная терапия
Специальная микробная информация о наличии предполагаемых патогенов необходима для принятия значимого решения относительно системной или местной антибактериальной терапии.Несмотря на то, что состав поддесневого микробного компонента важен для выбора лекарственного средства, характер перорального распределения потенциальных патогенов также важен при принятии решения о том, следует ли вводить противомикробный агент локально или системно. Для выполнения этой задачи врачу необходимо проверить состояние пародонта остаточных зубов.
Исследование Schwarz и др. . [18] продемонстрировало, что лечение периимплантной инфекции механической обработкой пластиковыми кюретами в сочетании с антисептиком (0.2% хлоргексидин) может привести к статистически значимому улучшению показателей кровотечения при зондировании, глубины кармана при зондировании имплантата и уровня клинического прикрепления через 6 месяцев по сравнению с исходным уровнем. Исследование Renvert и др. . [20] показало, что добавление антисептической терапии к механической обработке раны не дает дополнительных преимуществ при неглубоких периимплантных поражениях, где средняя глубина зондирующего кармана была <4 мм. Таким образом, кажется, что добавление антисептической терапии к механической обработке не дает дополнительных преимуществ при неглубоких периимплантных поражениях со средней глубиной зондирования кармана <4 мм, но, по-видимому, обеспечивает дополнительные клинические улучшения при глубоких периимплантных поражениях со средней глубиной зондирования кармана. > 5 мм.
Пациенты, страдающие от локализованных проблем вокруг имплантата при отсутствии других инфекций, могут быть кандидатами на лечение с помощью местных устройств для доставки лекарств. Местное применение антибиотиков путем введения тетрациклиновых волокон в течение 10 дней [5] может обеспечить устойчивую высокую дозу противомикробного агента точно в пораженный участок в течение нескольких дней. Использование микросфер минокклина в качестве дополнения к механической терапии полезно при лечении поражений вокруг имплантата, но лечение, возможно, придется повторить.[21] Исследование Renvert и соавт. . [20] продемонстрировало, что дополнительные преимущества, полученные от добавления антибиотика миноциклина к механической санации раны, как правило, больше, хотя и в ограниченной степени, чем эффекты, достигаемые при комбинированном использовании антисептик (хлоргексидин) и механическая обработка раны. Улучшение глубины зондирования вокруг имплантата, полученное при дополнительном применении миноциклина, может сохраняться в течение краткосрочного периода в 12 месяцев. В исследовании Renvert et al ., [20] продемонстрированная потеря костной массы составила не более трех нитей имплантата.
Если проблема носит общий характер, собирается конкретная микробиологическая информация и систематически вводятся антибиотики. Lang и др. . [5] предлагают следующие схемы приема антибиотиков: системный орнидазол 500 мг два раза в день в течение 10 дней или метронидазол 250 мг три раза в день в течение 10 дней или комбинация метронидазола 500 мг и амоксициллина 375 мг один раз в день в течение 10 дней. Если периимплантит связан с хроническим заболеванием пародонта, необходимо лечить оба состояния.В этом случае можно рассмотреть возможность дополнительного применения системных антибиотиков. В настоящее время нет доступных клинических испытаний системного применения антибиотиков для лечения периимплантита.
При условии соблюдения механических и антисептических протоколов перед назначением антибактериальной терапии, оказывается, что неглубокую периимплантатную инфекцию можно успешно контролировать с помощью антибиотиков. [1] Но все еще остается открытым вопрос о том, можно ли адекватно лечить более глубокие периимплантные поражения без хирургического вмешательства с помощью комбинации местного антибиотика и механической обработки раны.
Хирургическая техника
Хирургическая резекция обычно ограничивается имплантатами, установленными в неэстетичных местах. [22] Хирургический лоскут помогает в комплексной обработке и обеззараживании пораженного имплантата. Хирургическое лечение проводилось с использованием: (1) аутогенных костных трансплантатов, покрытых мембранами, (2) одних аутогенных костных трансплантатов, (3) одних мембран и (4) процедуры с использованием контрольного лоскута, показало, что дефекты, обработанные покрытыми мембраной аутогенными тканями. кости продемонстрировали значительно большее количество костной регенерации и реосеоинтеграции, чем те, которые лечились с помощью других трех процедур.[12] Однако обнажение мембраны — частое осложнение после таких процедур. Воздействие на пористые мембраны из электронного ПТФЭ может привести к проникновению бактерий и развитию инфекции. [23]
На сегодняшний день нет доступных рандомизированных контролируемых клинических исследований по использованию только хирургического лечения с помощью лоскута доступа (санации открытым лоскутом) для лечения периимплантита. Рандомизированное сравнительное клиническое исследование, проведенное Romeo и соавт. [24,25], пришло к выводу, что резекционные хирургические процедуры в сочетании с имплантопластикой могут иметь положительное влияние на выживаемость имплантатов с шероховатой поверхностью, пораженных периимплантитом, а также периимплантитом. клинические параметры имплантата, такие как глубина зондирования кармана, нагноение и кровотечение из борозды.Исследование Schwarz и др. . [26] продемонстрировало, что и нанокристаллический гидроксиапатит, и управляемая регенерация кости обеспечивают клинически значимые улучшения клинических параметров после 6 месяцев заживления без погружения. Двухлетние результаты Schwarz и др. [27] того же клинического исследования еще раз продемонстрировали, что оба метода лечения были эффективны в обеспечении клинически значимого уменьшения глубины зондирования кармана и увеличения уровня клинического прикрепления, но применение Комбинация природного костного минерала и коллагеновой мембраны, по-видимому, коррелировала с большим улучшением этих клинических параметров и, следовательно, была связана с более предсказуемым и улучшенным результатом заживления.К сожалению, относительно небольшой размер выборки исследования (22 пациента) не позволил провести надежное статистическое сравнение эффективности двух терапевтических процедур. В целом, необходимо накопить больше данных о различных регенеративных методах лечения периимплантита.
Эксплантация
Если наблюдается значительная потеря костной массы и имплант не может быть сохранен, его необходимо удалить. Если было принято решение удалить имплант, доступны трепаны для эксплантации, подходящие для соответствующей системы имплантата.Следует отметить, что эти трепаны имеют внешний диаметр на 1,5 мм больше диаметра удаляемого имплантата. Таким образом, эксплантация может быть связана со значительным удалением кости, в том числе коркового слоя щечной или язычной кости, и повреждением соседних естественных зубов, где межкорневое пространство ограничено. Альтернативный подход — допустить прогрессирующую потерю костной массы из-за периимплантита, что приведет к потере костной массы, достаточной для удаления имплантата с помощью щипцов для извлечения.Имплантаты можно удалить с помощью щипцов, если остаточная опора для кости составляет менее 3-4 мм.
ОБСУЖДЕНИЕ
В связи с тем, что частота поздних неудач имплантатов относительно низка, количество продольных исследований, оценивающих различные протоколы лечения периимплантита, ограничено. Более того, этические соображения часто не позволяют включать в такие испытания надлежащий контроль плацебо. Протокол лечения будет отличаться в зависимости от того, является ли это периимплантитом мукозитом или периимплантитом.Если нет потери костной массы, например, в случае мукозита, бактериальный налет и камни должны быть удалены, а химический контроль зубного налета достигается с помощью 0,12% хлоргексидина, применяемого местно каждые 8-12 часов в течение 15 дней; пациент должен дать инструкции по гигиене полости рта. Дизайн протеза также следует проверять и при необходимости изменять, чтобы исправить дефекты конструкции, препятствующие соблюдению надлежащей гигиены, а также скорректировать связанные с этим биомеханические факторы стресса. После завершения этого начального этапа необходимо запланировать периодические проверки, постепенно сокращая интервал между посещениями для технического обслуживания.[28]
Если диагностирован периимплантит, лечение будет зависеть от количества потерянной кости и эстетического воздействия имплантата, о котором идет речь. Если потеря костной массы находится на начальной стадии, лечение будет таким же, как и при периимплантном мукозите, с добавлением обеззараживания ортопедических абатментов и антибиотиков. Если потеря костной массы прогрессирует или сохраняется, несмотря на первоначальное лечение, необходимо будет хирургическим путем удалить мягкие ткани вокруг имплантата, пораженные хронической инфекцией, обеззаразить поверхность микроимплантата и, наконец, применить методы регенерации кости, направленные на восстановление утраченной кости.
До сих пор не было разработано никакой методологии в качестве золотого стандарта для лечения периимплантита. Таким образом, терапия периимплантита включает (а) нехирургическую фазу, которая включает обработку раны механическими средствами, ультразвуковыми или лазерными устройствами, отдельно или в сочетании с антисептическими и / или антибиотиками, и (б) хирургическую фазу с использованием либо резекционного или регенеративные методы.
Доступные рандомизированные контролируемые и / или сравнительные клинические исследования по лечению периимплантита ограничены по количеству, имеют короткие периоды последующего наблюдения и небольшие размеры выборки, что демонстрирует высокий риск систематической ошибки.По-прежнему остается сомнительным, какие терапевтические стратегии являются наиболее эффективными для лечения поражений периимплантита в зависимости от их морфологии, степени и тяжести. Однако это не означает, что применяемые в настоящее время методы лечения не могут дать положительных результатов в клинической практике.
Несмотря на недостаточный уровень имеющихся доказательств, некоторые данные, как правило, указывают на следующее. Одной санации под слизистой оболочки может быть недостаточно для удаления бактериальной нагрузки с поверхностей имплантатов с периимплантными карманами ≥5 мм.[13] Использование Er: YAG-лазера может улучшить клинические параметры периимплантата в течение 6 месяцев, но остается неясным, могут ли эти эффекты сохраняться с течением времени. [19] Комбинация миноциклина и механической обработки раны, по-видимому, обеспечивает улучшенный результат лечения, хотя и в ограниченной степени, по сравнению с комбинацией хлоргексидина и механической обработки раны, по крайней мере, в течение краткосрочного периода в 12 месяцев [20]. Управляемая регенерация кости или применение заменителя кости (нанокристаллического гидроксиапатита) могут быть эффективными для лечения поражений периимплантита.[26]
Только долгосрочные клинические рандомизированные контролируемые исследования могут дать окончательный ответ о том, как лучше всего справиться с неисправными имплантатами.
Долгосрочный успех имплантата зависит от регулярной программы обслуживания. Во время поддерживающей фазы ткань вокруг имплантата следует обследовать на предмет воспаления. Рентгенограммы покажут состояние кости вокруг имплантата. Эти программы помогают в долгосрочном успехе имплантата.
ЗАКЛЮЧЕНИЕ
Прогноз пораженного имплантата будет зависеть от раннего выявления и лечения периимплантного мукозита и периимплантита.Несмотря на то, что исследования, посвященные различным методам лечения периимплантита, несопоставимы, общая картина некоторого клинического улучшения возникает при использовании противоинфекционных методов лечения с точки зрения разрешения воспаления и заживления костей. Это наблюдение в сочетании с нашими знаниями о бесспорной роли пародонтальных патогенов в этиологии периимплантита указывает на то, что некоторая форма противоинфекционной терапии должна сочетаться с любой другой стратегией для решения этой проблемы.
Сноски
Источник поддержки: Нет.
Конфликт интересов: Не объявлен.
ССЫЛКИ
1. Mombelli A, Lang NP. Диагностика и лечение периимплантита. Периодонтол 2000. 1998; 17: 63–76. [PubMed] [Google Scholar] 2. Йованович С. Лечение разрушения периимплантата вокруг функционирующих остеоинтегрированных зубных имплантатов. J Periodontol. 1993; 64: 1176–83. [PubMed] [Google Scholar] 3. Альбректссон Т., Исидор Ф. Консенсусный отчет о заседании IV.В: Ланг Н.П., Карринг Т., редакторы. Материалы первого Европейского семинара по пародонтологии. Лондон: Квинтэссенция; 1994. С. 365–9. [Google Scholar] 4. Berglundh T, Persson L, Klinge B. Систематический обзор частоты биологических и технических осложнений в имплантологии, представленный в проспективных продольных исследованиях продолжительностью не менее 5 лет. J Clin Periodontol. 2002; 29 (Дополнение 3): 197–212. [PubMed] [Google Scholar] 5. Ланг Н.П., Уилсон Т.Г., Корбет Э.Ф. Биологические осложнения при имплантации зубов: их профилактика, диагностика и лечение.Clin Oral Implants Res. 2000; 11 (Дополнение 1): 146–55. [PubMed] [Google Scholar] 6. Георгиев Т. Способ лечения периимплантита. Журнал IMAB — Annual Proceeding (Scientific Papers) 2009, книга 2. [Google Scholar] 7. Смилер Д., Солтан М. Древо решений по пересадке кости: систематическая методология получения новой кости. Имплант Дент. 2006; 15: 122–8. [PubMed] [Google Scholar] 8. Heydenrijk K, Meijer JA, Van der Reijden WA, Raghoebar GM, Vissink A, Stegenga B. Микробиота вокруг корневых внутрикостных имплантатов: обзор литературы.Int J Oral Maxillofac Implants. 2002; 17: 829–38. [PubMed] [Google Scholar] 9. Шибли Дж. А., Компаньони М. М., Морейра Р. Ф., Маркантонио Э. Микробиологический и рентгенологический анализ периимплантита, вызванного лигатурой, с различными поверхностями дентальных имплантатов. Int J Oral Maxillofac Implants. 2003. 18: 383–90. [PubMed] [Google Scholar] 10. Abrahamsson I., Berglundh T., Wennströmm J, Lindhe J. Характеристики твердых и мягких тканей вокруг имплантата в различных системах имплантатов. Сравнительное исследование на собаке. Clin Oral Implants Res.1996; 7: 212–9. [PubMed] [Google Scholar] 11. Матарассо С., Куаремба Г., Кораджо Ф., Вайя Э, Кафьеро С., Ланг Н.П. Уход за имплантатами: исследование in vitro модификаций поверхности титановых имплантатов после применения различных профилактических процедур. Clin Oral Implants Res. 1996; 7: 64–72. [PubMed] [Google Scholar] 12. Скоу С., Берглунд Т., Ланг Н.П. Хирургическое лечение периимплантита. Int J Oral Maxillofac Implants. 2004; 19 (Дополнение): 140–9. [PubMed] [Google Scholar] 13. Карринг Э.С., Ставропулос А., Эллегаард Б., Карринг Т.Лечение периимплантита системой Vectors. Пилотное исследование. Clin Oral Implants Res. 2005; 16: 288–93. [PubMed] [Google Scholar] 14. Скоу С., Холмструп П., Йоргенсен Т., Сковгаард Л.Т., Штольце К., Хьортинг-Хансен Э. и др. Подготовка поверхности имплантата при хирургическом лечении экспериментального периимплантита с использованием аутогенного костного трансплантата и мембраны из ePTFE у яванских макак. Clin Oral Implants Res. 2003. 14: 412–22. [PubMed] [Google Scholar] 15. Хаас Р., Дёртбудак О., Менсдорф-Пуйли Н., Майлат Г. Устранение бактерий на различных поверхностях имплантатов с помощью фотосенсибилизации и мягкого лазера.Исследование in vitro . Clin Oral Implants Res. 1997. 8: 249–54. [PubMed] [Google Scholar] 16. Рикардо Р.А., Ней С.А., Марко АГ, Джонатан Ф., Карлос А., Аесио М.Ю. и др. Сравнительное исследование эффектов фотодинамической терапии и традиционной терапии на уменьшение количества микробов при периимплантите, вызванном лигатурой, у собак. J Periodontol. 2005. 76: 1275–81. [PubMed] [Google Scholar] 17. Рутгер Г.П., Анн-Мари Р.Дж., Кристель Л., Стефан Р. Микробиологические результаты после нехирургического лечения периимплантита с добавлением эрбия: иттриевым, алюминиевым и гранатовым лазером или воздушно-абразивным лечением: рандомизированное клиническое испытание.J Periodontol. 2011; 82: 1267–78. [PubMed] [Google Scholar] 18. Schwarz F, Sculean A, Bieling K, Ferrari D, Rothamel D, Becker J. Двухлетние клинические результаты после лечения периимплантита с использованием нанокристаллического гидроксиапатита или природного костного минерала в сочетании с коллагеновой мембраной. J Clin Periodontol. 2008; 35: 80–7. [PubMed] [Google Scholar] 19. Schwarz F, Bieling K, Bonsmann M, Latz T, Becker J. Нехирургическое лечение умеренных и прогрессирующих поражений периимплантита: контролируемое клиническое исследование.Clin Oral Invest. 2006; 10: 279–88. [PubMed] [Google Scholar] 20. Renvert S, Lessem J, Dahlen G, Renvert H, Lindahl C. Механическая и повторная антимикробная терапия с использованием местной системы доставки лекарств при лечении периимплантита: рандомизированное клиническое испытание. J Periodontol. 2008; 79: 836–44. [PubMed] [Google Scholar] 21. Renvert S, Lessem J, Dahlén G, Lindahl C, Svensson M. Актуальные микросферы миноциклина по сравнению с гелем хлоргексидина для местного применения в качестве дополнения к механической очистке зарождающихся периимплантных инфекций: рандомизированное клиническое испытание.J Clin Periodontol. 2006; 33: 362–9. [PubMed] [Google Scholar] 22. Чен С., Дарби И. Зубные имплантаты: обслуживание, уход и лечение периимплантной инфекции. Ост Дент Дж. 2003; 48: 212–20. [PubMed] [Google Scholar] 23. Новзари Х., Слотс Дж. Микробиологическое и клиническое исследование политетрафторэтиленовых мембран для направленной регенерации кости вокруг имплантатов. Int J Oral Maxillofac Implants. 1995; 10: 67–73. [PubMed] [Google Scholar] 24. Ромео Э., Гисольфи М., Мурголо Н., Чьяпаско М., Лопс Д., Фогель Г. Терапия периимплантита с помощью резективной хирургии.Трехлетнее клиническое испытание оральных имплантатов с грубой резьбой. Часть I: Клинический результат. Clin Oral Implants Res. 2005; 16: 9–18. [PubMed] [Google Scholar] 25. Ромео Э., Лопс Д., Чьяпаско М., Гисольфи М., Фогель Г. Терапия периимплантита с помощью резективной хирургии. Трехлетнее клиническое испытание оральных имплантатов с грубой резьбой. Часть II: Рентгенологический результат. Clin Oral Implants Res. 2007. 18: 179–87. [PubMed] [Google Scholar] 26. Schwarz F, Bieling K, Latz T., Nuesry E, Becker J. Заживление внутрикостных дефектов периимплантита после применения нанокристаллического гидроксиапатита (Ostimt) или ксенотрансплантата крупного рогатого скота (Bio-Osst) в сочетании с коллагеновой мембраной (Bio -Гиде).Серия кейсов. J Clin Periodontol. 2006; 33: 491–9. [PubMed] [Google Scholar] 27. Schwarz F, Sculean A, Bieling K, Ferrari D, Rothamel D, Becker J. Двухлетние клинические результаты после лечения периимплантита с использованием нанокристаллического гидроксиапатита или природного костного минерала в сочетании с коллагеновой мембраной. J Clin Periodontol. 2008; 35: 80–7. [PubMed] [Google Scholar] 28. Goldman MJ. Регенерация кости вокруг больного имплантата с использованием управляемой регенерации кости. Отчет о болезни. J Periodontol.1992; 63: 473–6. [PubMed] [Google Scholar]Осложнения вокруг имплантата: клиническое руководство по диагностике и лечению
У вас есть полный доступ к этой статье через ваше учреждение.
Анастасия Келекис-Чолакис, Рим Атаут, Надер Хамдан, Иоаннис Цурунакис
2018; Springer; цена 96 фунтов стерлингов.50; стр. 117 ISBN: 9783319637174
По мере того, как популярность и диапазон применения зубных имплантатов продолжают расти, стоматологи, естественно, могут ожидать соответствующего увеличения числа сопутствующих осложнений в твердых и мягких тканях, которые их поддерживают. Эта книга направлена на выяснение возможных осложнений вокруг имплантата, а также на описание их этиологии, диагнозов и вариантов лечения.
Написанная группой выдающихся ученых и специалистов из Канады, эта книга сочетает в себе черты академического учебника и повествовательного обзора, который логически построен и легко читается.Содержание каждого раздела основано на фактических данных, а соответствующие цитаты доступны в конце каждой главы. Дается критическая оценка соответствующей литературы, и там, где выводы из литературы неоднозначны, авторы рационально взвешивают доказательства с обеих сторон. Основные идеи каждого раздела суммированы в хорошо выделенных рамках в конце раздела с кратким общим резюме, которое завершает каждую главу. Текст хорошо подкреплен высококачественными изображениями и рентгенограммами, демонстрирующими соответствующие состояния и этапы их диагностики и лечения.
Несмотря на небольшой размер книги, авторы освещают тему периимплантных осложнений достаточно подробно, чтобы удовлетворить потребности практикующих стоматологов с широким спектром опыта в области имплантации. Для студентов бакалавриата он станет полезной отправной точкой для понимания различий между естественными зубами и имплантатами, а также станет источником любых запросов, касающихся тканей, поддерживающих имплантаты. В равной степени для практикующих стоматологов общего профиля, которые могут оказаться ответственными за обслуживание большего количества имплантатов, чем их подготовила их бакалавриат, эта книга представляет собой доступное и удобное руководство по диагностике периимплантных состояний и вариантам лечения.Для начинающего специалиста в области пародонтологии он, несомненно, будет полезен для пересмотра основ и, прежде всего, представляет собой отличное сжатое изложение доступной литературы в данной области со справочными материалами для дальнейшего чтения.
Эту книгу можно похвалить за то, что она представляет собой исчерпывающее, но простое руководство для специалистов по уходу за полостью рта по долгосрочному мониторингу и обслуживанию зубных имплантатов.
Об этой статье
Цитируйте эту статью
Периимплантные осложнения: клиническое руководство по диагностике и лечению. Br Dent J 226, 922 (2019). https://doi.org/10.1038/s41415-019-0489-y
Ссылка для скачивания
Поделиться статьей
Все, с кем вы поделитесь следующей ссылкой, смогут прочитать это содержание:
Получить ссылкуИзвините, Ссылка для совместного использования в настоящее время недоступна для этой статьи.
Предоставлено инициативой по обмену контентом Springer Nature SharedIt
Периимплантит — обзор | Темы ScienceDirect
7.23.1.8 Характеристики поверхности имплантата и заболевание периимплантита
Периимплантит — это собирательный термин, используемый для описания воспалительных процессов в ответ на бактериальную биопленку, которые приводят к потере кости вокруг остеоинтегрированного зубного имплантата (ов) (Albrektsson and Isidor, 1994). Таким образом, что касается влияния параметров материала имплантата на периимплантит, два важных вопроса, которым было уделено значительное внимание, — это то, являются ли определенные поверхности имплантата более подверженными заболеваниям и влияют ли характеристики поверхности имплантата на лечение периимплантита.
Было высказано предположение, что шероховатость поверхности имплантата, а также его химический состав оказывают значительное влияние на количество и качество образования налета (Teughels et al. , 2006). Ранее считалось, что имплантаты, напыленные плазменным напылением из титана с шероховатой поверхностью ( S a > 2 мкм), были связаны с повышенной частотой биологических осложнений (Piattelli et al. , 1995). Однако сегодня это открытие не актуально, поскольку поверхности с шероховатостью более 2 мкм больше не производятся.Кроме того, начало потери костной массы вокруг имплантата, покрытого ГК, было связано с отслаиванием покрытия. Следовательно, биологические механизмы отличаются от патогенеза периимплантита.
Систематический обзор, основанный на клинических испытаниях на людях, не обнаружил доказательств повышенной восприимчивости к периимплантиту для имеющихся в настоящее время умеренно шероховатых поверхностей (Renvert et al. , 2011). Однако в обзоре авторы признали недостаточность доступных данных по этой теме.Действительно, проспективное многоцентровое рандомизированное контролируемое 5-летнее клиническое испытание, в котором сравнивалась гибридная конструкция имплантата (коронарный компонент имплантата был обработан на станке) с имплантатами полностью микрошероховатой формы, не показало разницы в частоте периимплантита (Zetterqvist et al. ). , 2010). Существуют также экспериментальные данные доклинических исследований на животных, которые позволяют предположить, что некоторые доступные в настоящее время умеренно шероховатые поверхности могут быть более восприимчивыми к прогрессированию болезни вокруг имплантата, чем другие (Albouy et al., 2008, 2009). Однако эти результаты являются доклиническими исследованиями на животных, и в будущем их необходимо будет подтвердить клиническими испытаниями.
Что касается лечения периимплантита, конечной целью является восстановление утраченной кости и достижение повторной остеоинтеграции с ранее загрязненной поверхностью имплантата. В этом отношении в исследовании на животных сообщалось о лучших результатах при умеренно шероховатой поверхности по сравнению с обработанной поверхностью имплантата (Persson et al., 2001). Однако полное устранение дефекта не было продемонстрировано, и существуют различия в том, как работают различные имплантаты средней шероховатости (Renvert et al. , 2011). Это открытие несколько удивительно, поскольку было показано, что повышенная шероховатость поверхности оказывает значительное влияние на образование биопленок, а более гладкую текстуру поверхности легче обеззаразить (Teughels et al. , 2006; Dennison et al. , 1994). . Возможное объяснение состоит в том, что более грубая поверхность может обеспечить улучшенную поддержку развивающегося сгустка крови после операции и, таким образом, способствовать лучшему заживлению кости при контакте с поверхностью имплантата (Persson et al., 2001). Эти результаты должны быть подтверждены испытаниями на людях в будущем.
В настоящее время принято считать, что заболевание периимплантата вызывается инфекцией биопленки у восприимчивого человека (Heitz-Mayfield, 2008). Следовательно, если поверхность имплантата способна противостоять бактериальной адгезии, риск заболевания периимплантата может быть снижен. В исследовании in vitro, посвященном анализу физико-химических свойств и сродства бактерий к титану и диоксиду циркония, было показано, что поверхности из чистого диоксида циркония и поверхности из титана, обработанные диоксидом циркония, показали статистически значимое снижение бактериальной адгезии по сравнению с имплантатами из чистого титана.Следовательно, модификация титановых поверхностей с помощью струйной обработки диоксидом циркония может привести к таким же поверхностным свойствам, как у чистого диоксида циркония, в снижении бактериальной адгезии (Al-Radha et al. , 2012). В другом исследовании индивидуализированная система шин использовалась для тестирования бактериальной адгезии на cpTi и циркониевых дисках, оставшихся в полости рта в течение 24 часов. Было обнаружено, что образование зубного налета на поверхности диоксида циркония было значительно ниже, чем на поверхности титана (Scarano et al. , 2004). Однако другое исследование с аналогичным экспериментальным дизайном и включением различных поверхностей имплантата (диоксид циркония и титан) с более длительным экспериментальным периодом (3 и 5 дней) не продемонстрировало различий в составе биопленки между любым из дисков.Хотя в этом исследовании также сообщалось, что на диоксид циркония прилипало меньше бактерий по сравнению с титановыми поверхностями аналогичной шероховатости в 24-часовой временной точке, после 3 дней созревания биопленка была такой же на различных поверхностях (Al-Ahmad et al.

