Пенетрация — это… Что такое Пенетрация?
Пенетрация — (от лат. penetratio проникать) может означать: Пенетрация в медицине распространение патологического процесса за пределы органа или части тела. Пенетрация мера проникновения конусного тела в вязкую среду, параметр,… … Википедия
пенетрация — (лат. penetratio – проникать) – рабочее смачивание – мера проникновения конусного тела в смазку, употребляемая для характеристики консистенции (густоты) смазок. Обычно пенетрация выражается в числах пенетрации по глубине погружения конуса с… … Автомобильный словарь
ПЕНЕТРАЦИЯ — (лат., от penetrare насквозь проходить, проницать). Всасывающиеся целебные средства. Словарь иностранных слов, вошедших в состав русского языка. Чудинов А.Н., 1910. ПЕНЕТРАЦИЯ [лат. penetratio] проникновение, просачивание; проницаемость;… … Словарь иностранных слов русского языка
пенетрация — проникновение, проницательность Словарь русских синонимов.
Пенетрация — Пенетрация: показатель консистенции, выраженный как расстояние в десятых долях миллиметра, на которое стандартная игла вертикально проникает в пробу материала при заданной нагрузке, температуре и времени нагружения… Источник: Распоряжение… … Официальная терминология
пенетрация — pénétration f. техн. Проникновение. Амбургер 1838 238 … Исторический словарь галлицизмов русского языка
пенетрация — Показатель, указывающий глубину проникновения конуса иглы под действием собственной силы тяжести в испытуемый нефтепродукт в течение заданного времени. [ГОСТ 26098 84] Тематики нефтепродукты EN penetration … Справочник технического переводчика
пенетрация — įsmigis statusas T sritis Standartizacija ir metrologija apibrėžtis Gylis, nurodantis, kiek į tyrinį arba bandinį įsminga standartinis kūnas, kūgis arba adata esant standartinėms laiko, temperatūros, apkrovos ir kt.
пенетрация — penetracija statusas T sritis chemija apibrėžtis Vienos medžiagos dalelių įsiskverbimas į kitą medžiagą. atitikmenys: angl. penetration rus. пенетрация … Chemijos terminų aiškinamasis žodynas
пенетрация — skverbimasis statusas T sritis fizika atitikmenys: angl. penetration vok. Durchdringung, f rus. пенетрация, f; проникание, n; проникновение, n pranc. pénétration, f … Fizikos terminų žodynas
пенетрация — įsmigis statusas T sritis fizika atitikmenys: angl. penetration vok. Penetration, f rus. глубина проникновения, f; пенетрация, f pranc. pénétration, f; pénétration du poinçon, f … Fizikos terminų žodynas
Пенетрация язвы — причины, симптомы, диагностика и лечение
Пенетрация язвы — это осложнение язвенной болезни с вовлечением в деструктивный процесс смежного органа, ткани которого формируют дно дефекта. Проявляется трансформацией характера боли — ее усилением, изменением локализации, потерей связи с приемом пищи, неэффективностью ранее назначенной терапии, стойкой диспепсией, ухудшением общего состояния с развитием субфебрилитета и астении. Диагностируется с помощью копрограммы, ЭГДС, контрастной рентгенографии желудка, дуоденальной кишки и гистологического анализа биоптата. Показано оперативное лечение с проведением клиновидной или дистальной резекции желудка, антрумэктомии, ваготомии.
Проявляется трансформацией характера боли — ее усилением, изменением локализации, потерей связи с приемом пищи, неэффективностью ранее назначенной терапии, стойкой диспепсией, ухудшением общего состояния с развитием субфебрилитета и астении. Диагностируется с помощью копрограммы, ЭГДС, контрастной рентгенографии желудка, дуоденальной кишки и гистологического анализа биоптата. Показано оперативное лечение с проведением клиновидной или дистальной резекции желудка, антрумэктомии, ваготомии.
Общие сведения
Пенетрация язвы — одно из частых последствий язвенной болезни, выявляемое у 30-40% пациентов с осложненным течением заболевания. У мужчин встречается в 13 раз чаще. Более 2/3 заболевших – лица трудоспособного возраста. До 90% пенетрирующих язв локализованы в пилоантральной части желудка и начальных отделах двенадцатиперстной кишки. Пенетрация в поджелудочную железу наблюдается у 67,8% больных, в печень, малый сальник и гепато-дуоденальную связку — у 30,3% (с приблизительно одинаковым распределением между органами). У 1,9% пациентов язва прорастает в кишечник, брыжейку и желчный пузырь. В 25-30% случаев прорастание сочетается с кровотечением, в 30% — со стенозом и перфорацией.
У 1,9% пациентов язва прорастает в кишечник, брыжейку и желчный пузырь. В 25-30% случаев прорастание сочетается с кровотечением, в 30% — со стенозом и перфорацией.
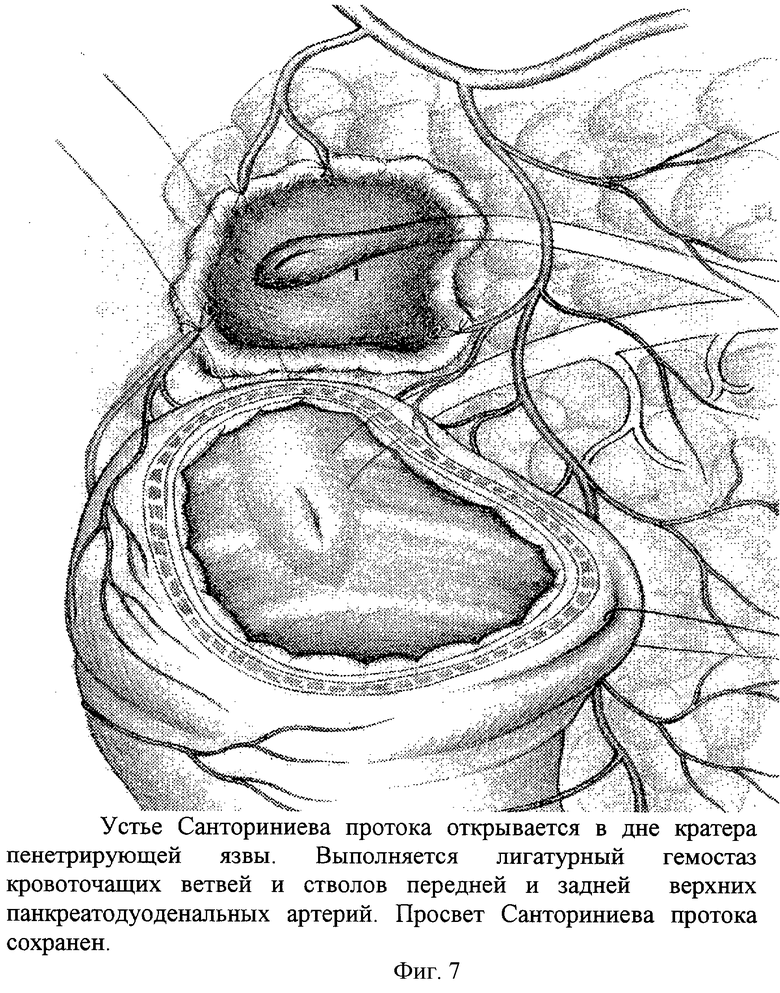
Пенетрация язвы
Причины
Пенетрации гастродуоденальной язвы в другие органы брюшной полости способствует длительное течение язвенной болезни, резистентной к проводимому лечению. Существует ряд анатомо-топографических и клинических предпосылок, при которых повышается вероятность данной патологии. По мнению специалистов в сфере клинической гастроэнтерологии, причинами формированию пенетрирующей язвы могут стать:- Неподвижное положение смежного органа. При плотном прилегании желудочной или дуоденальной стенки к паренхиматозному или полому органу, межорганной связке создаются условия для образования перитонеальных сращений. Именно поэтому чаще пенетрируют язвы задней стенки желудки и двенадцатиперстной кишки, которая меньше смещается при дыхании и наполнении химусом.
- Неэффективность проводимого лечения.
 Прогрессирование заболевания с прорастанием в окружающие органы может быть обусловлено неправильным выбором врачебной тактики, нерегулярностью приема назначенных препаратов, отказом от оперативного лечения при медикаментозной резистентности состояния. У больных с хеликобактериозом пенетрации язвы способствует иммунодефицит.
Прогрессирование заболевания с прорастанием в окружающие органы может быть обусловлено неправильным выбором врачебной тактики, нерегулярностью приема назначенных препаратов, отказом от оперативного лечения при медикаментозной резистентности состояния. У больных с хеликобактериозом пенетрации язвы способствует иммунодефицит.
Патогенез
Механизм развития заболевания представлен тремя последовательными стадиями морфологических изменений. На первом этапе пенетрации язвы под действием агрессивных гастроинтестинальных факторов язвенно-деструктивный процесс распространяется не только на слизистую оболочку, но и на мышечный и серозный слои желудочной либо дуоденальной стенки. Далее в проекции язвенного дефекта формируются фиброзные сращения между желудком или двенадцатиперстной кишкой и смежным органом. На стадии завершенной перфорации происходит язвенная деструкция тканей подлежащего органа.
Желудочные язвы чаще прорастают в тело панкреатической железы и малый сальник. Крайне редко язвенный дефект большой кривизны желудка пенетрирует в переднюю стенку живота с формированием инфильтрата, который симулирует рак желудка. Пенетрация дуоденальных язв обычно происходит в печень, желчные протоки, головку поджелудочной железы, поперечную ободочную кишку, ее брыжейку, связки, соединяющие печень с двенадцатиперстной кишкой, желудком. Патогенез расстройств основан на развитии периульцерозного воспаления и переваривании тканей вовлеченного органа.
Крайне редко язвенный дефект большой кривизны желудка пенетрирует в переднюю стенку живота с формированием инфильтрата, который симулирует рак желудка. Пенетрация дуоденальных язв обычно происходит в печень, желчные протоки, головку поджелудочной железы, поперечную ободочную кишку, ее брыжейку, связки, соединяющие печень с двенадцатиперстной кишкой, желудком. Патогенез расстройств основан на развитии периульцерозного воспаления и переваривании тканей вовлеченного органа.
Симптомы пенетрации язвы
Клиническая картина зависит от давности заболевания и органа, в который произошло прорастание. Основным симптомом пенетрации язвы является изменение характера и суточного ритма боли. Болевой синдром усиливается, перестает быть связанным с режимом питания. Локализация болевых ощущений изменяется в зависимости от вовлеченного в процесс органа. При пенетрации в ткани поджелудочной железы боли опоясывающие, отдают в спину и позвоночник; при поражении сальника наибольшая интенсивность боли отмечается в области правого подреберья.
Характерный признак пенетрации — отсутствие эффекта от спазмолитиков и антацидных препаратов, с помощью которых пациенты пытаются уменьшить боль. Могут возникать неспецифические диспепсические симптомы: тошнота, рвота, нарушения частоты и характера стула. В большинстве случаев наблюдается ухудшение общего состояния: повышение температуры тела до субфебрильных цифр, снижение работоспособности, ухудшение аппетита вплоть до полного отказа от пищи.
Осложнения
Прорастание язвы сопровождается попаданием агрессивного или инфицированного содержимого в вовлеченные органы, что в 50% случаев приводит к их воспалению. При поражении желчного пузыря может возникать острый холецистит, который проявляется многократной рвотой с желчью, интенсивными болями в правом подреберье, желтушным окрашиванием кожи и склер. При пенетрации язвы в паренхиму поджелудочной железы снижается экзокринная функция органа, нарушается переваривание пищи. У пациентов возникает стеаторея, лиенторея, потеря массы тела.
В редких случаях пенетрация осложняется перивисцеритом. У иммунокомпрометированных больных заболевание может приводить к генерализации воспалительного процесса, попаданию в кровоток токсинов и патогенных микроорганизмов из пищеварительной системы, что сопровождается развитием сепсиса. При пенетрации, сочетающейся с прободением, из-за попадания кишечного или желудочного содержимого в свободную брюшную полость возникает разлитой или ограниченный перитонит. Преобладающими формами поражения печени являются инфильтративный гепатит и жировая дистрофия.
Диагностика
Постановка диагноза может быть затруднена, поскольку в период разгара перфорацию и другие осложнения сложно отличить от пенетрации язвы. Заподозрить заболевание можно при обнаружении локальной болезненности и инфильтрата в брюшной полости. Диагностический поиск направлен на комплексное лабораторно-инструментальное обследование пациента. Наибольшей информативностью обладают:
- Микроскопический анализ кала.
 Копрограмму используют для дифференциальной диагностики с другими патологиями пищеварительной системы. Для исключения кровотечения из язвы назначают реакцию Грегерсена на скрытую кровь. При подозрении на панкреатит дополнительно исследуют испражнения на уровень фекальной эластазы.
Копрограмму используют для дифференциальной диагностики с другими патологиями пищеварительной системы. Для исключения кровотечения из язвы назначают реакцию Грегерсена на скрытую кровь. При подозрении на панкреатит дополнительно исследуют испражнения на уровень фекальной эластазы. - Эндоскопические методы. ЭГДС — информативный метод, который используется для визуализации слизистой оболочки начальных отделов ЖКТ. В случае пенетрации выявляют глубокую нишу округлой формы с четкими контурами, ткань вокруг язвы без признаков инфильтрации. Дополнительно осуществляют эндоскопическую биопсию.
- Рентгенологическое исследование. Выполнение рентгеновских снимков после перорального введения контраста позволяет визуализировать основные признаки пенетрации. Характерно затекание контрастного вещества за пределы органа, появление на рентгенограммах трехслойной тени, деформация контуров желудка и 12-перстной кишки.
- Гистологический анализ.
 Цитоморфологическое исследование ткани, взятой из патологически измененной стенки желудка, проводится для исключения злокачественных новообразований. При язвенной болезни в биоптатах обнаруживают воспалительную инфильтрацию, при этом клетки нормального строения, без патологических митозов.
Цитоморфологическое исследование ткани, взятой из патологически измененной стенки желудка, проводится для исключения злокачественных новообразований. При язвенной болезни в биоптатах обнаруживают воспалительную инфильтрацию, при этом клетки нормального строения, без патологических митозов.
В общем анализе крови при пенетрации определяют лейкоцитоз, повышение значения СОЭ. В биохимическом анализе может выявляться гипопротеинемия, гипергаммаглобулинемия, увеличение концентрации острофазовых показателей. Для экспресс-оценки состояния пищеварительного тракта производят УЗИ — неинвазивный метод, который позволяет исключить или подтвердить вовлечение в процесс других органов.
Прорастание язвы, прежде всего, необходимо дифференцировать с острым панкреатитом. Основными диагностическими критериями пенетрации являются длительный язвенный анамнез у пациента, отсутствие ультразвуковых признаков деструкции поджелудочной железы. Также проводят дифференциальную диагностику с раком-язвой желудка – в этом случае правильный диагноз помогают поставить данные гистологического анализа биоптатов.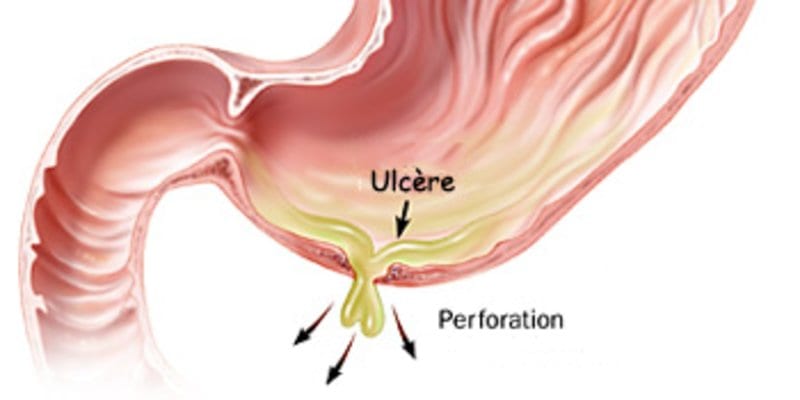
Лечение пенетрации язвы
Эффективных консервативных методов лечения пенетрирующих желудочных и дуоденальных язв не предложено. Назначение антисекреторных, обволакивающих и антибактериальных препаратов обеспечивает временный эффект, но не останавливает прогрессирование пенетрации. Оперативное лечение, как правило, проводится в плановом порядке. При сочетании пенетрации с другими осложнениями язвенной болезни (кровотечением, прободением) операция выполняется ургентно. Объем хирургического вмешательства зависит от расположения язвы, размеров и других особенностей язвенного дефекта:
- При пенетрации желудочной язвы: обычно производится дистальная резекция желудка с удалением 1/2 или 2/3 и антисептической обработкой или тампонированием поврежденного участка смежного органа сальником. На 1-2 стадиях прорастания при небольшом язвенном дефекте возможна клиновидная резекция.

- При пенетрирующей дуоденальной язве: при ограниченном повреждении рекомендована дуоденопластика и селективная проксимальная ваготомия. Пациентам с прорастанием больших пилородуоденальных язв обычно осуществляется антрумэктомия в сочетании с стволовой ваготомией. Возможно оставление дна язвы в вовлеченном органе.
В послеоперационном периоде больным назначается противовоспалительная терапия, ускоряющая рубцевание дефекта, возникшего в пострадавшем органе. При осложненной пенетрации язвы с наличием внутренних фистул для устранения свищевого хода выполняются сложные одномоментные операции на желудке, дуоденальной кишке, желчевыводящих путях, толстой кишке и других органах.
Прогноз и профилактика
Исход заболевания определяется стадией прорастания и своевременностью начатого лечения. Прогноз относительно благоприятный у пациентов с первой стадией пенетрации, при второй и третьей стадиях могут возникать серьезные осложнения. Для профилактики патологии необходимо осуществлять своевременную и комплексную терапию язвенной болезни двенадцатиперстной кишки и желудка, проводить диспансерное наблюдение за пациентами, которые перенесли хирургическое лечение язв.
Для профилактики патологии необходимо осуществлять своевременную и комплексную терапию язвенной болезни двенадцатиперстной кишки и желудка, проводить диспансерное наблюдение за пациентами, которые перенесли хирургическое лечение язв.
Чем опасно восхваление девственности — Feministeerium
В наше время научно доказано, что у некоторых женщин отсутствует девственная плева/гимен. У других женщин гимен очень эластичен, поэтому пенетративный (проникающий) секс его не повреждает. А у кого-то гимен очень нежный и может разорваться, например, во время тренировки. Все люди разные, и различаться девственные гимены могут значительно, что и подтверждает иллюстрация.
Гимен или девственная плева – это складка слизистой оболочки, расположенная у входа во влагалище. В отличие от русского языка, в эстонском языке при использовании словосочетания «девственная плева» его следует заключать в кавычки, хотя это анатомический термин. Почему? Причина заключается в том, что социальное и культурное значение, передававшееся гимену и девственности на протяжении многих веков, унижает достоинство женщин и девушек. В частности, в патриархальном обществе достоинство женщин и девушек ценилось на основании их сексуальной активности или пассивности. Осуждению подвергались любые сексуальные отношения до брака, а женская сексуальность рассматривалась исключительно через призму сексуального благополучия и удовольствия мужчин. В современном эстонском обществе сексуальные отношения женщин до брака больше не считаются предосудительными, но всё же в обществе ещё распостранён негативный настрой в отношении женщин, имевших большое количество сексуальных партнеров и открыто говорящих о своем сексуальном здоровье, желаниях и потребностях.
Неверная информация о девственности и гимене порождает мифы
Даже в образовательном и медицинском контексте разговор о женском теле и сексуальности, а также использование слов «менструация», «вульва» и «клитор» кажется чем-то вызывающим смущение и постыдным. А чувство стыда и стигматизация приводят к замалчиванию и недостатку информации, что непосредственно влияет на защиту сексуальных и репродуктивных прав женщин.
To see the Aside click here.To hide the Aside click here.
Гимен окутан мифами и поверьями. И как ни прискорбно, в мире есть женщины и девушки, которым отсутствие гимена или его необычное строение стоило общественного статуса, здоровья или даже жизни.
Таким образом, для многих людей становится новостью тот факт, что у гимена отсутствует какая-либо функция: в данном случае мы просто имеем дело с рудиментом (структурой, утратившей своё значение в ходе эволюции), образовавшимся в результате развития половых органов, но не имеющим медицинского значения. Специалисты по эволюционной биологии также не могут ответить на вопрос, какова может быть цель подобной анатомической структуры.
Специалисты по эволюционной биологии также не могут ответить на вопрос, какова может быть цель подобной анатомической структуры.
Тем не менее, гимен окутан мифами и поверьями. И как ни прискорбно, в мире есть женщины и девушки, которым отсутствие гимена или его необычное строение стоило общественного статуса, здоровья или даже жизни.
Существует и, к сожалению, дополнительно культивируется множество заблуждений относительно анатомии половых путей, в том числе и гимена. Например, считается, что гимен находится где-то глубоко во влагалище или что он является чем-то вроде стены, сквозь которую приходится пробиваться во время первого полового акта. И поэтому неверно считается, что во время первой вагинальной пенетрации (введении во влагалище пениса или чего-то иного) гимен должен непременно порваться и кровоточить, а сам половой акт – быть болезненным для женщины. Это, в свою очередь, приводит к неверному выводу о том, что отсутствие болезненных ощущений или крови при первом половом акте свидетельствует о том, что женщина не была «невинной».
Согласно научным исследованиям во время первого полового акта с проникновением следы крови появляются лишь у 25% людей, имеющих влагалище. И это, как правило, связано не с разрывом гимена, а с повреждением слизистой оболочки влагалища. Наличие крови и болезненные ощущения могут быть вызваны сухостью и мышечным напряжением из-за волнения и недостаточной коммуникация между партнерами, что часто встречается при первом проникающем сексе. Коллективное замалчивание вопросов женской сексуальности и удовольствия, а также недостаток сексуального образования отягощают проблему. Вместо того, чтобы говорить об общении, безопасности и телесной автономии, общество говорит о «разрыве девственной плевы» и «утрате невинности».
Изучаем анатомию: вульва или наружные женские половые органы.
Мифы о девственности не имеют медицинской подоплёки
Факты таковы, что у некоторых людей гимен вообще отсутствует. Или он является настолько эластичным, что вообще не рвется, а просто растягивается. Или же гимен мог разорваться ранее вследствие каких-то действий. Отсутствие крови и болезненных ощущений при пенетрации не дает информации о том, было ли проникновение раньше или нет. Результаты целого ряда научных исследований показали, что в ходе осмотра даже врачи не могут определить «девственность» человека, не говоря уже о людях без медицинского образования.
Или же гимен мог разорваться ранее вследствие каких-то действий. Отсутствие крови и болезненных ощущений при пенетрации не дает информации о том, было ли проникновение раньше или нет. Результаты целого ряда научных исследований показали, что в ходе осмотра даже врачи не могут определить «девственность» человека, не говоря уже о людях без медицинского образования.
Бывают и редкие анатомические особенности, например, наличие у гимена перегородки, частичное или полное закрытие гименом входа во влагалище или наличие в гимене лишь очень небольшого отверстия.
При таких особенностях строения гимена пенетрация бывает крайне затрудненной или невозможной, и может возникнуть необходимость медицинского вмешательства. Но большинство случаев, когда пенетрация затруднена, приносит боль или невозможна, не связано с гименом (хотя и здесь на помощь может прийти компетентный врач-гинеколог или консультант по вопросам сексуального здоровья).
To see the Aside click here.To hide the Aside click here.
Результаты целого ряда научных исследований показали, что в ходе осмотра даже врачи не могут определить «девственность» человека, не говоря уже о людях без медицинского образования.
В случаях сексуального насилия над детьми травмы половых путей и повреждение гимена могут иметь судебно-медицинское значение, но это уже относится к сфере судебной медицины. Кстати, следует сказать, что отсутствие внешних повреждений не означает, что сексуального насилия не было. Например, сексуальное насилие могло происходить без проникновения, пенетрация могла быть оральная или анальная.
В случае сексуального насилия, совершенного в отношении подростков и взрослых женщин, могут быть и видимые повреждения, но акты сексуального насилия часто совершаются таким образом, что никаких физических следов не остается. Отсутствие физического насилия или видимых повреждений не означает, что сексуального насилия не происходило.
Чем опасно восхваление девственности?
Во-первых, восхваляя «невинность» и девственность, люди неверно связывают ценность и достоинство женщин и девушек с тем, был ли у них когда-либо секс с проникновением. Однако это, безусловно, неверно. Сексуальный опыт человека (или его отсутствие) никогда не сделает его более или менее ценным. Во-вторых, увязывание «ценности» женщин и девочек с гименом может привести к нарушению прав человека, таких как, например, «проверки девственности» или принудительные гинекологические осмотры с целью определения «невинности» женщины.
Однако это, безусловно, неверно. Сексуальный опыт человека (или его отсутствие) никогда не сделает его более или менее ценным. Во-вторых, увязывание «ценности» женщин и девочек с гименом может привести к нарушению прав человека, таких как, например, «проверки девственности» или принудительные гинекологические осмотры с целью определения «невинности» женщины.
В третьих, концепция девственности гетеронормативна, так как учитывает только пенетративный секс между мужчиной и женщиной. В действительности сексуальная жизнь людей гораздо разнообразнее и может складываться из достаточно разнородного опыта. В-четвертых, ожидания «невинности» и «девственности» особенно сильно касаются именно женщин и девушек. Утратившая девственность женщина считается «нечистой», потерявшей или отдавшей какую-то часть себя, в то время как мужчина, у которого был секс, считается героем и «настоящим» мужчиной. Фразы «подарить невинность» или «утратить невинность» говорят также о стереотипном заблуждении, согласно которому женщины не желают заниматься сексом и не получают от него удовольствия. Секс с ними просто случается.
Секс с ними просто случается.
А как мы узнаем, что человек сохранил целомудрие?
Получается, «невинность» и её зависимость от гимена является мифом без медицинских доказательств. Разговор об утрате девственности отражает негативную позицию по отношению к женской сексуальности, и при этом отсутствует информация о том, какие сексуальные действия человеку пришлось испытать. Именно поэтому необходимо, чтобы, к примеру, врачи не говорили с пациентками об «утрате невинности» и не предполагали, что начало сексуальной жизни равняется вагинальной пенетрации. Вместо этого они могли бы задавать конкретные вопросы, например: «Был ли у вас вагинальный секс/секс со введением чего-либо во влагалище?». И делать это следует только в том случае, если вопросы имеют отношение к визиту и сути проблемы пациентки. Крайне важна также доступность научно обоснованной информации, касающейся сексуального и репродуктивного здоровья, для всех людей в подходящей форме и на доступном языке. Это важно еще и потому, что людям важно иметь словарный запас, позволяющий описать свои потребности и опыт, уметь называть части тела и быть способными задавать вопросы, не испытывая чувства страха и ложного стыда.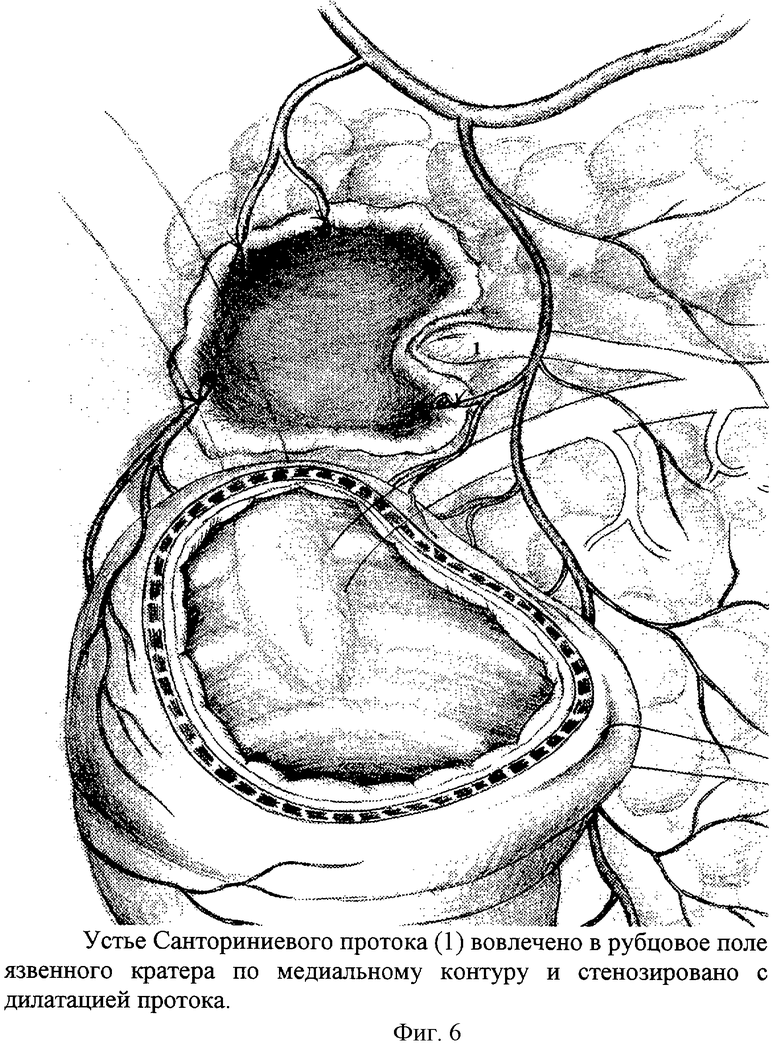
To see the Aside click here.To hide the Aside click here.
Говоря о сексуальном и репродуктивном здоровье, необходимо сосредоточиться на безопасности человека, праве на самоопределение, согласии, удовлетворенности сексуальной жизнью, а не оценивать статус какой-то одной рудиментарной складки слизистой оболочки.
Важно также, чтобы человек знал: риск заболеть распространяющимися половым путем инфекциями есть также при оральном и анальном сексе, использовании чужих секс-игрушек, а не только при вагинальном сексе. Кроме того, есть вероятность забеременеть как при вагинальном сексе, так и если если эякуляция происходит во влагалище или на вульве и т.д. Эти знания имеют большое значение, поскольку в мире есть регионы, в которых для сохранения «девственности» до вступления в брак практикуют, например, анальный или оральный секс, однако люди бывают не в курсе, что и в этом случае необходимо защищаться от распространяющихся половым путем инфекций.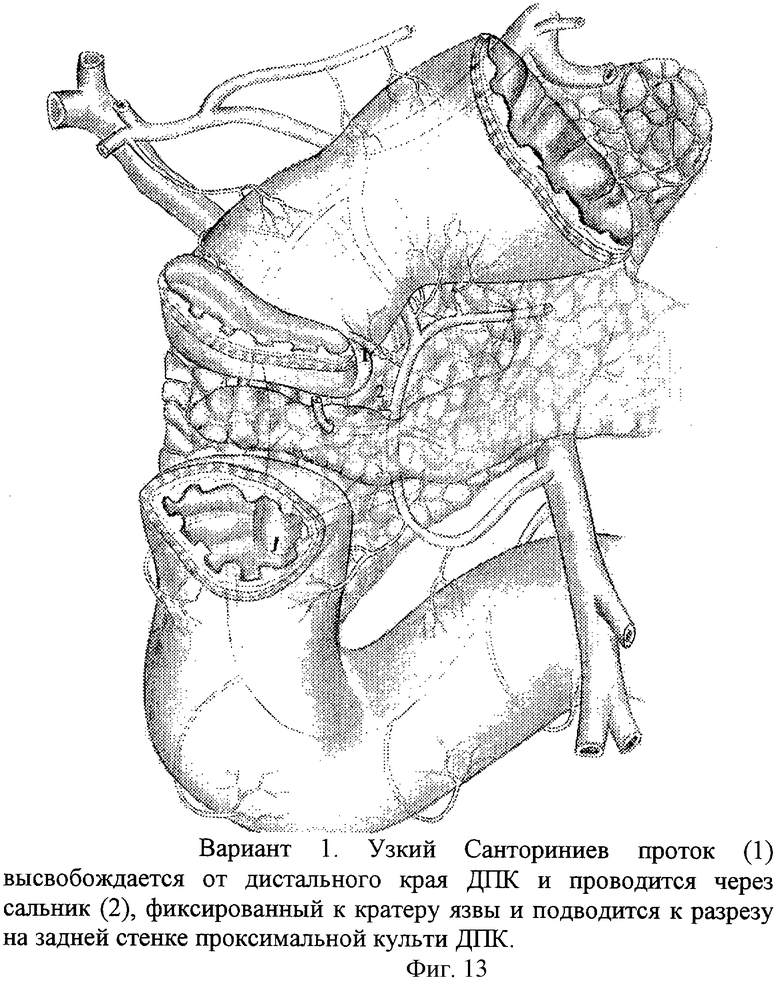 Как оральный, так и анальный акт также являются сексом, и в обоих случаях есть риск инфекции.
Как оральный, так и анальный акт также являются сексом, и в обоих случаях есть риск инфекции.
Шведский союз сексуального здоровья (Riksförbundet för sexuell upplysning) предложил словосочетание «сексуальный дебют», и например им мы можем заменить выражение «утрата невинности», когда говорим о первом сексуальном опыте. Человек может сам решать, что именно считать сексуальным дебютом: первую мастурбацию, первый совместный сон с партнёром или партнёршей в обнаженном виде, первый оральный секс, первый секс с проникновением, первый оргазм или что-то другое. В отличие от «утраты невинности» термин «сексуальный дебют» не дает оценки, и решение, что считать сексуальным дебютом, принимает сам человек.
Каждый человек имеет право на хорошее сексуальное и репродуктивное здоровье
Говоря о сексуальном и репродуктивном здоровье, необходимо сосредоточиться на безопасности человека, праве на самоопределение, согласии, удовлетворенности сексуальной жизнью, а не оценивать статус какой-то одной рудиментарной складки слизистой оболочки. Все люди имеют право на создание доставляющих удовлетворение и безопасных сексуальных отношений, и иметь защиту от вредных стереотипных установок, которые могут касаться их возраста, особых потребностей, сексуальной и гендерной идентичности. Наличие понятного, соответствующего возрасту и научно обоснованного сексуального образования – это часть защиты прав человека и одна из предпосылок того, чтобы люди сами решались говорить на эти темы и могли получать помощь специалистов в случае возникновения проблем или вопросов.
Все люди имеют право на создание доставляющих удовлетворение и безопасных сексуальных отношений, и иметь защиту от вредных стереотипных установок, которые могут касаться их возраста, особых потребностей, сексуальной и гендерной идентичности. Наличие понятного, соответствующего возрасту и научно обоснованного сексуального образования – это часть защиты прав человека и одна из предпосылок того, чтобы люди сами решались говорить на эти темы и могли получать помощь специалистов в случае возникновения проблем или вопросов.
Каждый человек имеет право на хорошее сексуальное и репродуктивное здоровье, на самостоятельное принятие решений относительно своего тела и здоровья без принуждения, насилия, запугивания и дискриминации. Хорошее здоровье заключается не только в отсутствии заболеваний, а в наилучшем возможном физическом, психическом и социальном состоянии. Это означает, что для обеспечения сексуального и репродуктивного здоровья имеются как медицинские, так и социальные составляющие, а для защиты сексуальных и репродуктивных прав необходима действенная и исходящая из прав человека система здравоохранения, а также правовая и социальная системы.
Государство должно обеспечить для всех людей доступное и подходящее, научно обоснованное и соответствующее возрасту сексуальное образование, не воспроизводящее вредные стереотипы. Необходимо учитывать опыт и потребности разных людей – нужно просвещение, которое не стыдит, не высмеивает и не замалчивает. Достаточные знания дают людям возможность делать выбор на основании фактов, чувствовать себя в безопасности и самостоятельно принимать решения относительно своего тела и здоровья, а также при необходимости обращаться за помощью.
Источники и дополнительное чтение
Lynn Enright, “Vagina: A Re-Education” (2019)
Anna Carey, “Vagina: A Re-education by Lynn Enright – teaches us what schools wouldn’t”, Irish Times, 30.03.2019, можно найти здесь.
TEDx kõne, Peggy Orenstein,“What young women believe about their own sexual pleasure”.
Melissa Fyfe, “Get cliterate: how a Melbourne doctor is redefining female sexuality”, the Sydney Morning Herald, 08. 12.2018, можно найти здесь.
12.2018, можно найти здесь.
Казусы из судебной практики Европейского Суда по правам человека на тему “тестов девственности” можно найти в этой статье: Liiri Oja, Alicia Ely Yamin, “‘Woman’ in the European Human Rights System: How is the Reproductive Rights Jurisprudence of the European Court of Human Rights Constructing Narratives of Women’s Citizenship?”, Columbia Journal of Law and Gender, Vol. 32/1 (2016), можно найти здесь.
Jen Gunter „The Vagina Bible“ (2019)
Olson RM, García-Moreno C. Virginity testing: a systematic review. Reprod Health. 2017;14(1):61.
Peggy Orenstein “Girls & Sex” (2016)
13Лучевая диагностика болезней органов брюшной полости
В.Е. Синицын
МЕТОДЫ ДИАГНОСТИКИ
Современная лучевая диагностика болезней органов брюшной полости совершенно не похожа на рентгенологию пищеварительного канала 40-70-х годов ХХ века. На протяжении десятилетий для исследований этой анатомической зоны использовались лишь обзорные снимки, контрастирование барием желудка и кишки и холецистография. Возможности оценки печени, поджелудочной железы и желчных протоков, внеорганных опухолей были ограниченными и основывались, в основном, на косвенных признаках. По мере развития эндоскопии частота использования рентгеновских методов для исследований пищевода, желудка и толстой кишки стала уменьшаться. С другой стороны, рентгеноскопия и рентгенография органов пищеварительного канала остаются важнейшими методами комплексного исследования этих органов. Такие методы, как пероральная или внутривенная холецистография, а также диагностический ретроперитонеум, практически вышли из употребления.
На протяжении десятилетий для исследований этой анатомической зоны использовались лишь обзорные снимки, контрастирование барием желудка и кишки и холецистография. Возможности оценки печени, поджелудочной железы и желчных протоков, внеорганных опухолей были ограниченными и основывались, в основном, на косвенных признаках. По мере развития эндоскопии частота использования рентгеновских методов для исследований пищевода, желудка и толстой кишки стала уменьшаться. С другой стороны, рентгеноскопия и рентгенография органов пищеварительного канала остаются важнейшими методами комплексного исследования этих органов. Такие методы, как пероральная или внутривенная холецистография, а также диагностический ретроперитонеум, практически вышли из употребления.
Неизбежный технический прогресс техники, изменения в организации медицины и быстрое накопление научных данных неузнаваемо изменили абдоминальную радиологию. В первую очередь, это касается исследования паренхиматозных органов брюшной полости, где ведущую роль на сегодняшний день занимают ультразвуковое исследование (УЗИ), компьютерная томография (КТ) и реже – магнитно-резонансная томография (МРТ).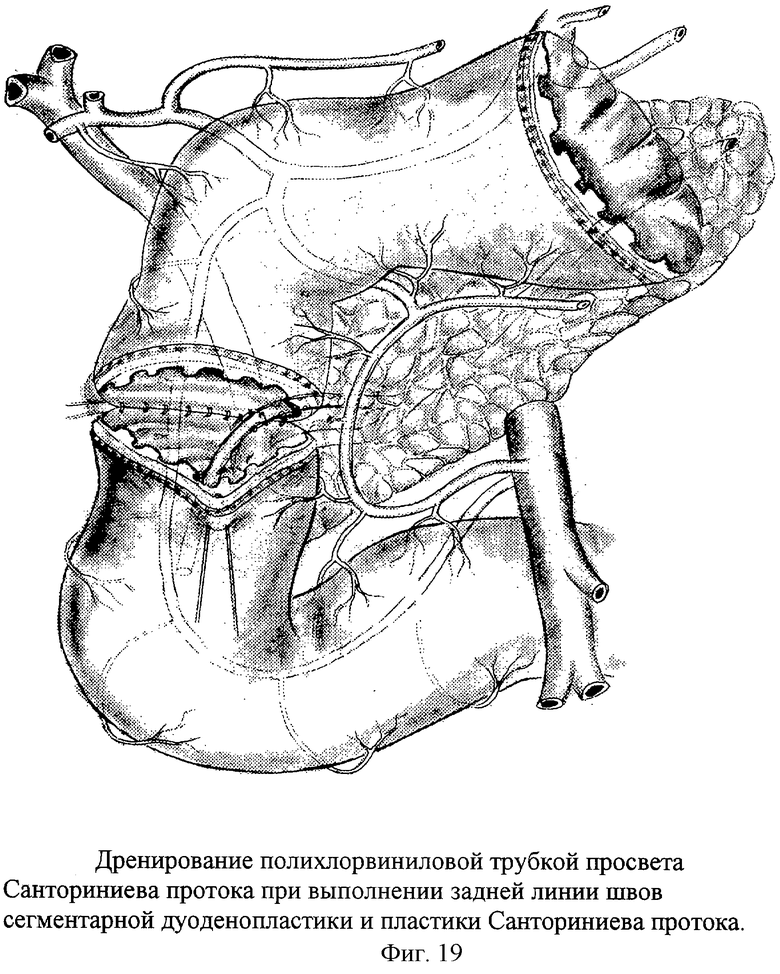
УЗИ стал основным, стандартным методом исследования всех паренхиматозных органов брюшной полости. Фазированные датчики и ложные микропроцессорные системы предоставили возможность существенно улучшить качество изображений и уменьшить выраженность артефактов. Цветовое доплеровское исследование является стандартным методом изучения сосудов органов брюшной полости и исследования васкуляризации выявленных патологических образований и структур. Появились методики трехмерного УЗИ. Применение эндоскопических датчиков для внутриполостных исследований существенно расширяет возможности этого метода в сложных случаях. Исследуются контрастные средства для УЗИ, предназначенные для изучения перфузии и выявления очаговых поражений печени.
Другой базовый метод исследований органов брюшной полости – КТ – также претерпел огромные изменения. До 1989 г. она была «шаговой» – стол перемещался ступенями, соответственно толщине среза, что ограничивало ее временное и пространственное разрешение и, соответственно, диагностическую информативность.
После появления спиральной КТ (СКТ) в 1989 г. метод стал объемным. При СКТ постоянно включенная рентгеновская трубка вращается вокруг непрерывно движущегося стола. Соответственно этому существенно возросло пространственное и временное разрешение метода, уменьшился риск пропустить мелкие патологические очаги. Метод стал стандартизованным. Следующим шагом (1999 г.) стало появление мультиспиральной КТ (МСКТ). Системы МСКТ первого поколения могли выполнять одновременно 4 среза толщиной от 0,5 мм за один оборот трубки (длительность его удалось сократить до 0,5 с). В настоящее время основной парк МСКТ составляют приборы с 16-64 рядами детекторов, у которых время оборота трубки составляет всего 320-350 мс, а толщина среза – 0,5 с. В 2008 г. появились приборы с 256 и 320 рядами детекторов. В настоящее время все новые системы КТ являются мультиспиральными. Благодаря техническому прогрессу, КТ стала применяться в областях, ранее недоступных для нее. Появилась КТ-ангиография, метод стал использоваться для визуализации полых органов.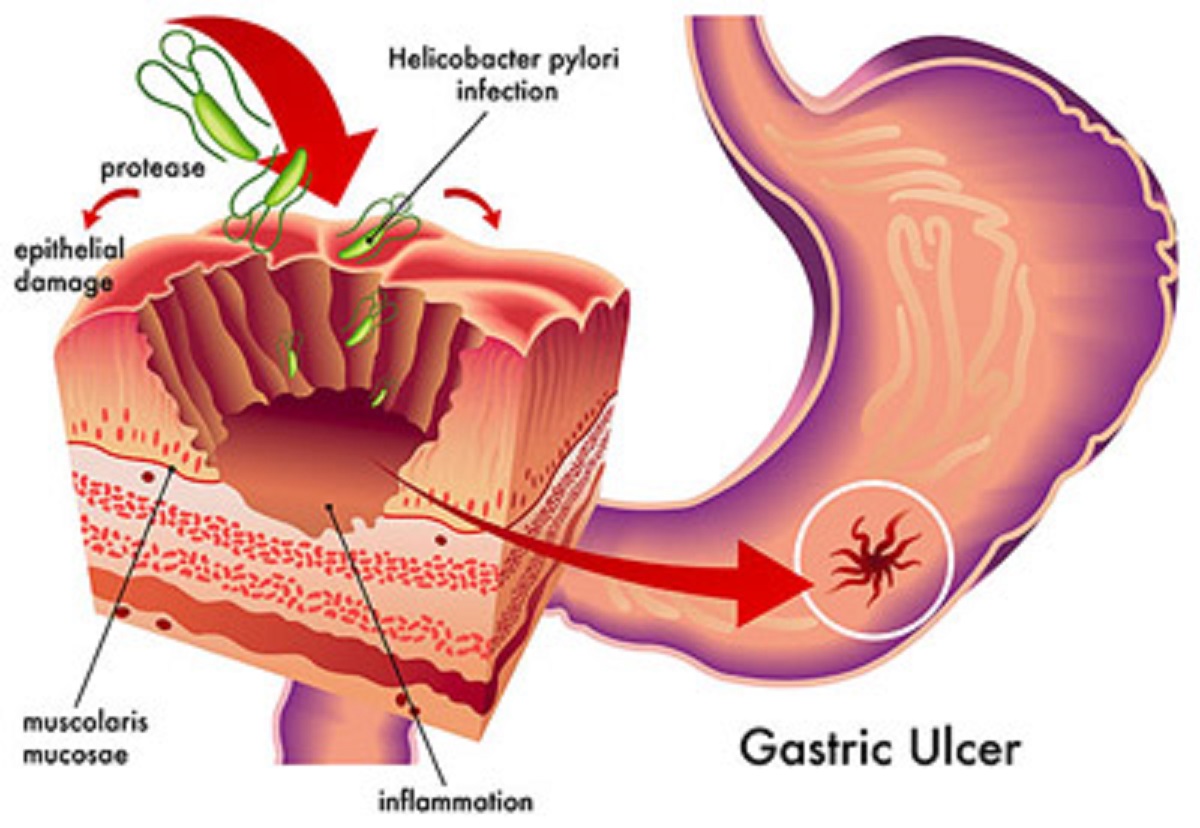 Были созданы методики КТ-колонографии и гастрографии. Было доказано, что диагностическая эффективность КТ-колоноскопии сопоставимо с таковой традиционной фиброволоконной колоноскопии. Учитывая быстроту выполнения и необременительность КТ-колонографии пациентов, обсуждается целесообразность применения этого метода для скрининга рака толстой кишки.
Были созданы методики КТ-колонографии и гастрографии. Было доказано, что диагностическая эффективность КТ-колоноскопии сопоставимо с таковой традиционной фиброволоконной колоноскопии. Учитывая быстроту выполнения и необременительность КТ-колонографии пациентов, обсуждается целесообразность применения этого метода для скрининга рака толстой кишки.
Однако наиболее распространенным является применение КТ для диагностики и дифференциальной диагностики очаговых поражений печени и поджелудочной железы. Стандартным является выполнение КТ с болюсным введением 100-140 мл контрастного средства. Многофазное исследование в различные фазы контрастирования (из которых важнейшими являются артериальная и портально-венозная) позволяет выявлять и характеризовать очаговые поражения печени и поджелудочной железы, планировать лечение и оценивать его результаты. С помощью МСКТ можно с высокой точностью визуализировать артерии и вены органов брюшной полости, а также желчные протоки.
Благодаря быстроте и надежности МСКТ все чаще используется при обследовании пациентов с диагнозом «острый живот» (выявление перфорации полых органов, кровотечений, кишечной непроходимости, мезентериальной ишемии, острого аппанедицита, панкреатита, холецистита и другой патологии).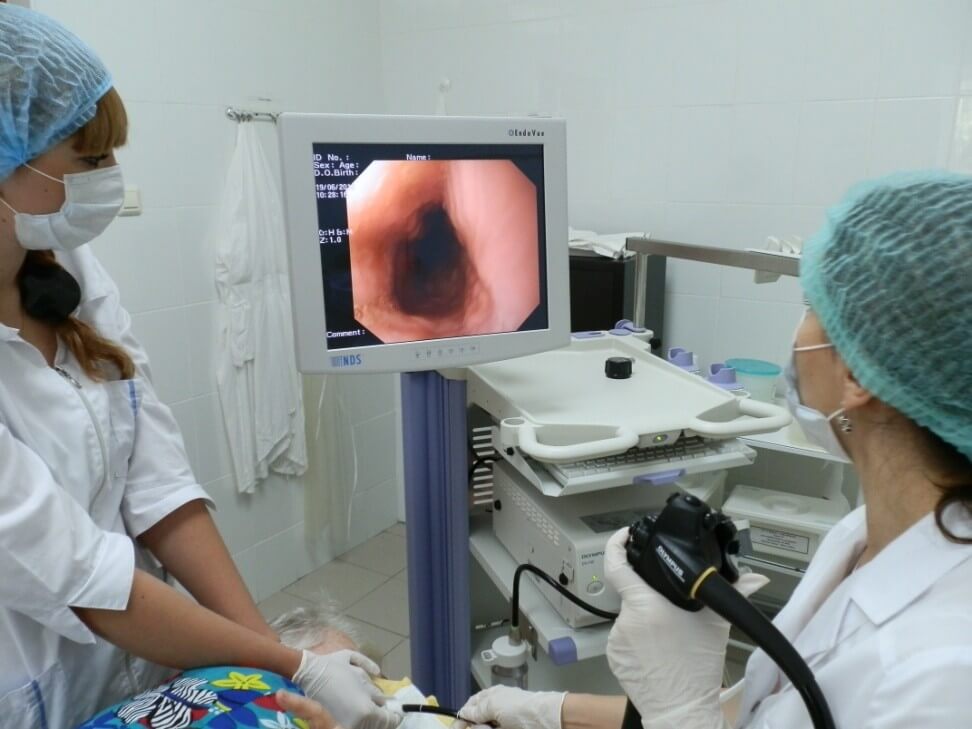
МРТ реже используется в исследованиях органов брюшной полости, чем УЗИ и МСКТ, – в первую очередь, по экономическим соображениям. Тем не менее, при правильно выбранных показаниях она дает важную диагностическую информацию. Одной из важнейших областей применения МРТ являются исследования печени. Благодаря мультипараметрическому характеру МР-изображений, возможности получения серий срезов с варьирующими параметрами, подчеркивающих контрастность по параметрам магнитной релаксации (Т1, Т2), подавлению сигнала от жира, хорошей визуализации артерий и вен без контрастирования, МРТ стала важнейшим методом выявления очаговых поражений печени. Методика МР-холангиографии позволяет видеть вне- и внутрипеченочные желчные протоки неинвазивно, не прибегая к искусственному контрастированию. Эта методика основывается на усилении сигнала от неподвижной жидкости (желчь) и подавлению сигнала от плотных тканей и крови. При раздутии очищенных от внутрикишечного содержимого петель толстой кишки воздухом или специальными жидкостями возможно выполнение методики МР-энтерографии или колонографии. Использование контрастных препаратов на основе гадолиния («Магневист», «Гадовист», «Омнискан», «Оптимарк» и пр.) еще более расширяет возможности метода. Относительно недавно появился новый класс контрастных средств для МРТ – гепатотропные (орган-специфические) агенты, такие как «Примовист», «Тесласкан» и ряд других. Эти препараты обладают двойным механизмом действия, позволяя характеризовать как васкуляризацию, так и клеточный состав изучаемых внутрипеченочных структур.
Использование контрастных препаратов на основе гадолиния («Магневист», «Гадовист», «Омнискан», «Оптимарк» и пр.) еще более расширяет возможности метода. Относительно недавно появился новый класс контрастных средств для МРТ – гепатотропные (орган-специфические) агенты, такие как «Примовист», «Тесласкан» и ряд других. Эти препараты обладают двойным механизмом действия, позволяя характеризовать как васкуляризацию, так и клеточный состав изучаемых внутрипеченочных структур.
УЗИ, МСКТ и МРТ используются, как уже говорилось, и для изучения структур пищеварительного канала. В качестве примера следует упомянуть эндоскопическое УЗИ (исследования прямой кишки, пищевода, головки поджелудочной железы), КТ- и МРТ-колонографию, гастро- и энтерографию.
Область использования радионуклидных методов в абдоминальной радиологии существенно сократилась. Они утратили свое значение в качестве методик изучения анатомии внутренних органов. Основная роль радионуклидных методов (в первую очередь – позитрон-эмиссионной томографии /ПЭТ/) в абдоминальной радиологии – стадирование опухолей, выявление метастатических поражений (прежде всего – печени). Реже радионуклидные методы применяют для выявления скрытых (оккультных) кровотечений из ЖКТ и изучения функции печени.
Реже радионуклидные методы применяют для выявления скрытых (оккультных) кровотечений из ЖКТ и изучения функции печени.
Ангиографические методы, в связи с развитием УЗИ, МСКТ и МРТ, в значительной степени утратили свое диагностическое значение. Сейчас они преимущественно используются для планирования и проведения интервенционных вмешательств на полых и паренхиматозных органах (стентирование, остановка кровотечений, хемоэмболизация и пр.).
Основные области использования лучевых методов диагностики болезней органов брюшной полости представлены в таблице 1.
Таблица 1. Методы исследования органов брюшной полости
| Исследуемый орган | Метод | Цель исследования |
|---|---|---|
| Органы брюшной полости |
Обзорный снимок брюшной полости | Обследование пациентов с «острым животом», диагностика кишечной непроходимости, перфорации полых органов, выявление рентгенопозитивных конкрементов |
| Пищевод | Рентгенография/рентгеноскопия пищевода | Выявление грыж пищеводного отверстия диафрагмы, дивертикулов, стриктур, обтураций, варикозного расширения вен, опухолей, инородных тел |
| Желудок и 12-перстная кишка | Рентгенография/рентгеноскопия по обычной методике Рентгенография/рентгеноскопия двойным контрастированием |
Диагностика язв, опухолей, стриктур, обтураций, синдрома нарушенного всасывания, контроль результатов операции |
| 12-перстная кишка | Релаксационная дуоденография | Диагностика опухолей головки поджелудочной железы, Фатерова соска, болезней 12-перстной кишки |
| Тонкая кишка | Пассаж бария (пероральное контрастирование) Энтероклизма (чреззондовое введение контрастного вещества) |
Диагностика проходимости кишки, выявление причин стриктур, обструкции, опухолей, воспалительных заболеваний |
| Толстая кишка | Ирриогоскопия (ретроградное контрастирование) Двойное контрастирование КТ-колоноскопия МР-колоноскопия Эндоскопическое УЗИ |
Диагностика опухолей, воспалительных заболеваний, дивертикулов, выявление причин кишечной непроходимости |
| Желчный пузырь и протоки |
Ретроградная панкреатохолангиография Прямая (пункционная) холангиография УЗИ, КТ, МРТ МР-холангиография |
Оценка состояния внепеченочных и внутрипеченочных желчных протоков (конкременты, стриктуры, опухоли), диагностика опухолей головки поджелудочной железы, Фатерова соска, воспалительных и опухолевых заболеваний |
| Печень | УЗИ КТ МРТ ПЭТ |
Диагностика и дифференциальная диагностика очаговых поражений печени, диффузных болезней, травм |
| Поджелудочная железа | УЗИ Эндоскопическое УЗИ КТ МРТ |
Воспалительные заболевания, конкременты, опухоли, травмы, аномалии развития |
ЧАСТНАЯ ПАТОЛОГИЯ
Пищевод
Для исследования пищевода традиционно используется рентгенологическое исследование с барием (рис.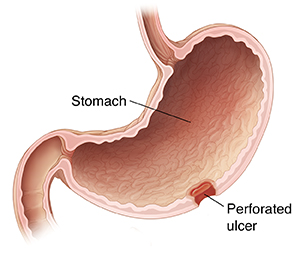 1). Процесс прохождения глотков бариевой взвеси (или специального бариевого препарата) регистрируют с помощью флюороскопии в реальном масштабе времени. Частое показание к рентгенологическому исследованию пищевода – диагностика желудочно-пищеводного рефлюкса. Он проявляется обратным забросом бариевой взвеси из желудка в пищевод при исследовании в горизонтальном положении или в положении Тренделенбурга. В случае обструкции пищевода инородным телом рентгенологическое исследование позволяет немедленно установить его уровень и выраженность. С помощью этого метода хорошо видны участки расширения и сужения пищевода при доброкачественных стриктурах (рубцовых, ахалазии). Для ахалазии характерно расширение проксимальной части пищевода и сужение его дистального отдела в форме «клюва». При опухолях пищевода (доброкачественных и злокачественных) виден дефект наполнения пищевода. Характерным признаком злокачественных образований (рака) является изъязвление слизистой и изменение ее рентгенологического рисунка, ригидность стенок пищевода, неровные контуры опухоли (рис.
1). Процесс прохождения глотков бариевой взвеси (или специального бариевого препарата) регистрируют с помощью флюороскопии в реальном масштабе времени. Частое показание к рентгенологическому исследованию пищевода – диагностика желудочно-пищеводного рефлюкса. Он проявляется обратным забросом бариевой взвеси из желудка в пищевод при исследовании в горизонтальном положении или в положении Тренделенбурга. В случае обструкции пищевода инородным телом рентгенологическое исследование позволяет немедленно установить его уровень и выраженность. С помощью этого метода хорошо видны участки расширения и сужения пищевода при доброкачественных стриктурах (рубцовых, ахалазии). Для ахалазии характерно расширение проксимальной части пищевода и сужение его дистального отдела в форме «клюва». При опухолях пищевода (доброкачественных и злокачественных) виден дефект наполнения пищевода. Характерным признаком злокачественных образований (рака) является изъязвление слизистой и изменение ее рентгенологического рисунка, ригидность стенок пищевода, неровные контуры опухоли (рис. 2). Различные виды патологии пищевода (грыжи пищеводного отверстия диафрагмы, опухоли, расширения) хорошо выявляются с помощью КТ или МРТ. КТ позволяет хорошо выявлять распространение опухолей за пределы пищевода. Для детальной оценки стенок пищевода иногда используют эндоскопическое УЗИ.
2). Различные виды патологии пищевода (грыжи пищеводного отверстия диафрагмы, опухоли, расширения) хорошо выявляются с помощью КТ или МРТ. КТ позволяет хорошо выявлять распространение опухолей за пределы пищевода. Для детальной оценки стенок пищевода иногда используют эндоскопическое УЗИ.
У пациентов с циррозом печени рентгенографию пищевода назначают для обнаружения варикозно-расширенных вен. С целью уточнения нарушения моторики пищевода иногда назначается манометрия нижнего пищеводного сфинктера с измерением силы и длительности перистальтических сокращений.
Желудок и 12-перстная кишка
Как уже говорилось, из-за более высокой информативности эндоскопические методы несколько потеснили рентгенологические при диагностике болезней желудка и 12-перстной кишки. В то же время существенно, что рентгеноскопия желудка дает цельную картину об анатомии и функции исследуемых органов (рис.3). Это особенно важно при выявлении диффузно растущих опухолей, оценке степени рубцовых поражений стенок, нарушений эвакуации содержимого. По этой причине рентгеноскопия и рентгенография желудка и 12-перстной кишки входят в большинство стандартных схем обследования пациентов с болезнями этих органов.
При диагностике гастритов данные рентгенографии неспецифичны и лишь в случае гипертрофического или склерозирующего (ригидного) гастрита можно увидеть грубые изменения рисунка слизистой (гипертрофия или сглаживание, ригидность стенок).
Классическим показанием к рентгенологическому исследованию желудка является диагностика язв желудка и 12-перстной кишки. Язвы желудка чаще всего локализуются на малой кривизне, а 12-перстной кишки – в области ее луковицы. Однако возможна любая локализация язв. Наиболее надежными рентгенологическими симптомами язв являются симптомы «ниши» и «кратера», локальные изменения рисунка слизистой, отек и ригидность стенки в месте локализации язвы (рис.4, рис.5). Рентгенография хорошо выявляет последствия язвенной болезни – участки рубцовой деформации желудка и 12-перстной кишки. Иногда язвы могут осложняться пенетрацией в окружающие органы (поджелудочную железу, печеночно-дуоденальную связку, сальник, печень и желчные пути), а также в брюшную полость. В этом случае при обзорной рентгенографии или при выполнении снимка на правом боку (латерография) выявляется свободный воздух в брюшной полости, указывающий на перфорацию полого органа. Следует заметить, что при подозрении на перфорацию одного из органов пищеварительного канала противопоказан прием бария. Для контрастирования органов пищеварительного канала в этом случае используют водорастворимые йодсодержащие контрастные вещества. Диагностика перфораций и сопутствующих им осложнений возможна также с помощью УЗИ и КТ.
Рентгенография и рентгеноскопия остаются важными методами диагностики доброкачественных и злокачественных опухолей желудка. Их дифференциальная диагностика основывается на анализе контуров опухоли, характера изменений складок желудка и локальной ригидности его стенок (рис.6). Во всех случаях при выявлении опухоли при рентгенологическом исследовании желудка и 12-перстной кишки назначается эндоскопия с биопсией. В настоящее время все чаще и чаще опухоли желудка впервые выявляют при проведении КТ органов брюшной полости (рис.7) (чаще всего как случайную находку), после чего пациентов направляют на специализированное исследование. УЗИ и МСКТ широко используются для оценки локальной инвазии злокачественных опухолей (прорастание стенки желудка и окружающих структур) и выявления локальных и удаленных метастазов.
Тонкая кишка
Как уже упоминалось, для исследований тонкой кишки используют оценку пассажа по ней бариевой взвеси или водорастворимого контрастного средства, а также чреззондовую энтерографию. В последнее время большое внимание привлекли такие методики, как КТ- или МР-энтерография, при которых возможно построение трехмерных изображений органа и построение изображений просвета кишки в эндоскопическом режиме. Опухоли тонкой кишки, по сравнению с выше- и нижележащими отделами пищеварительного канала, встречаются редко. При лучевом исследовании этого органа частым показанием к исследованию является диагностика тонкокишечной непроходимости и выяснение ее причины, выявление локальных воспалительных поражений (чаще всего – терминального отдела при болезни Крона), обследование пациентов с синдромом «острого живота». При подозрении на острую тонкокишечную непроходимость выполняют обзорный снимок брюшной полости (рис.9), еще более информативным в выявлении обструкции и диагностике ее причины назначают КТ или УЗИ. Использование МР- или КТ-энтерографии при болезни Крона позволяет получить информацию, зачастую недоступную для эндоскопического исследования. Так, эти методы дают возможность видеть не только утолщенные, изъязвленные участки стенки подвздошной кишки, но и инфильтрацию окружающей клетчатки, локальное расширение сосудов брыжейки, увеличение региональных лимфатических узлов.
Толстая кишка
Ирригоскопия по-прежнему является одним из важнейших методов исследования всех отделов толстой кишки. Она дополняет данные колоноскопии и позволяет получить более полную информацию о состоянии органа (рис.10). Одно из самых частых показаний к ирригоскопии – диагностика рака толстой кишки, полипов и дивертикулов. При ирригоскопии рак толстой кишки виден как дефект наполнения с четкой границей между неизмененной слизистой оболочкой и опухолью; выявляются признаки ригидности кишечной стенки. Нередко участок опухолевого поражения вызывает циркулярное сужение просвета кишки (симптом «яблочного огрызка»). Рентгенологические проявления рака толстой кишки зависят от гистологической формы опухоли, локализации и степени ее распространения. МСКТ и в особенности методика КТ-колонографии могут служить альтернативой ирригоскопии в скрининге и диагностике рака толстой кишки. КТ позволяет лучше видеть изменения кишечной стенки и стадировать заболевание (рис.12). Для диагностики ранних стадий рака прямой и сигмовидной кишки стало применяться и трансректальное УЗИ.
Помимо злокачественных опухолей, рентгенологические исследования толстой кишки позволяют выявить воспалительные заболевания толстой кишки (дивертикулит (рис.13), язвенный или гранулематозный колит), врожденные аномалии развития (болезнь Гиршпрунга, мегаколон), нарушения мезентериального кровообращения.
Обзорный снимок брюшной полости, УЗИ и КТ позволяют выяснить причину острого живота и кишечной непроходимости. Одной из самых частых причин синдрома «острого живота» при локализации боли в правом нижнем квадранте является аппендицит. КТ и УЗИ (рис.14) обеспечивают визуализацию воспаленного и увеличенного червеобразного отростка, своевременную диагностику осложнений (развитие инфильтратов, абсцедирования, перфорации). Эти два метода незаменимы и для диагностики других причин «острого живота» (обструкция мочеточника камнем, острый панкреатит, острый холецистит, панкреатит, перфорация полого органа и другой патологии).
Та же тенденция прослеживается и в диагностике кишечной непроходимости. Чаще всего встречается механическая кишечная непроходимость, вызванная опухолями, спайками, инвагинациями, грыжами, желчными и каловыми камнями. При развитии кишечной непроходимости развивается пневматоз кишечника, по мере ее прогрессирования в петли кишечника жидкостью. Уровни жидкости со скоплениями газа над ними в расширенных петлях кишки («чаши Клойбера») являются классическим симптомом кишечной непроходимости. При тонкокишечной непроходимости вертикальные размеры «чаш Клойбера» преобладают над горизонтальными, видны характерные полулунные складки слизистой петель кишки; при толстокишечной горизонтальные размеры уровней жидкости превалируют над вертикальными, видны гаустры. КТ и УЗИ лучше выявляют кишечную непроходимость на ранних стадиях ее развития нежели обзорный снимок, кроме того, обычно с их помощью удается установить и ее причину (рис.15).
Печень
Как уже упоминалось выше, лучевая диагностика заболеваний печени сегодня в основном основывается на использовании УЗИ, КТ и МРТ, реже – ПЭТ.
Применение методов лучевой диагностики при основных болезнях печени зависит от характеристик самого заболевания и возможностей метода.
При диффузных заболевания печени лучевые методы диагностики играют вспомогательную роль. Они используются для дифференциального диагноза (исключение опухолевых поражений), оценки размеров и структуры органа, динамического наблюдения.
Так, при гепатитах (вирусных, токсических, алкогольных) данные методов лучевой диагностики неспецифичны. Печень может быть увеличена или уменьшена в размерах, могут встречаться признаки неоднородности структуры печени при УЗИ. Может определяться диффузное увеличение органа.
Диагностика жировой инфильтрации печени с помощью лучевых методов вполне надежна. Как правило, области жировой инфильтрации чередуются с участками нормальной паренхимы печени. Жировая инфильтрация не приводит к нарушению архитектоники сосудов печени или масс-эффекту. Картина жировой инфильтрации может претерпевать быструю динамику, что имеет важное дифференциально-диагностическое и прогностическое значение. При УЗИ жировая дистрофия печени хорошо видна. Она выглядит как диффузные изменения печени с пониженной эхогенностью, перемежающиеся с участками неизмененной ткани. При КТ отмечается значительное снижение плотности паренхимы органа (до 20-30 единиц Хаунсфилда) (рис.16). Из-за понижения ее плотности пораженные сегменты становятся отчетливо видимыми на фоне неизмененных участков печеночной ткани и сосудов печени. В норме плотность печени несколько выше, чем плотность селезенки. Поэтому при жировой инфильтрации снижение плотности ткани печени видно даже без помощи денситометрии. МРТ редко применяется для подтверждения диагноза, т.к. УЗИ и КТ вполне достаточно для этой цели. Однако если у этих больных проводится МРТ, то применяют специальные программы исследования (импульсные последовательности с подавлением сигнала от жировой ткани).
При диагностике цирроза печени информативность методов лучевой диагностики существенно выше. Выделяют макроузловую, микроузловую и смешанную формы цирроза печени. При микроузловом циррозе печень уменьшена в размерах и значительно уплотнена, регенеративная активность выражена незначительно. При макроузловом циррозе выявляются множественных узлы регенерации, некоторые из них мультилобулярные, с перегородками. Основными критериями диагностики цирроза являются уменьшение размеров печени (на начальных этапах заболевания печень может быть увеличена в размерах), выявление множественных узлов регенерации, наличие признаков портальной гипертензии, спленомегалии, асцита. Наиболее информативными для диагностики являются КТ, УЗИ и МРТ (рис.17). Оценка характера кровотока в портальной вене и печеночных венах с помощью УЗ-допплерографии может оказывать помощь в оценке степени нарушения венозного кровотока в органе. Иногда возникает необходимость в дифференциальной диагностике очагов печеночно-клеточного рака и узлов регенерации при циррозе. В сложных для диагностики случаях прибегают к пункционной биопсии. Она может выполняться под контролем УЗИ или КТ, что повышает точность забора материала и уменьшает риск осложнений.
При ряде заболеваний печени, связанных с метаболическими нарушениями, лучевые методы диагностики позволяют выявить специфические симптомы, облегчающие их диагностику. В качестве примера можно привести болезнь Коновалова-Вильсона и гемохроматоз.
Гепатоцеребральная дистрофия (болезнь Коновалова-Вильсона) обусловлена нарушениями обмена меди, которая откладывается в печени, почках, головном мозге. При обследованиях печени обнаруживают явления гепатита или цирроза различной степени выраженности. Однако самым важным является характерное увеличение плотности паренхимы печени при КТ (или повышение интенсивности сигнала при МРТ). Это связано с повышенным содержанием в органе ионов меди. При гемохроматозе (первичном или вторичном) происходит повышенное накопление железа в клетках ретикуло-эндотелиальной системы. Соответственно этому меняется характер изображения печени на компьютерных томограммах (повышение плотности) и изменение сигнала при МРТ (низкая интенсивность сигнала от паренхимы печени как на Т1, так и на Т2-взвешенных изображениях – рис.18). Последнее объясняется особенностями магнитных свойств оксидов железа в клетках ретикуло-эндотелиальной системы.
Исключительно важным является диагностика и дифференциальная диагностика объемных образований печени. К ним относятся простые кисты печени, паразитарные болезни, абсцессы, эхинококкоз и альвеококкоз, метастазы органных опухолей и первичные опухоли печени.
Простые кисты печени встречаются достаточно часто. На ультразвуковых и томо- графических изображениях они имеют различные размеры, тонкие стенки, однородное содержимое с характеристиками, характерными для жидкости, по плотности близкой к воде. Внутри кист отсутствуют сосуды. Содержимое простых кист не усиливается при введении контрастного препарата. Кисты печени встречаются у 20-40% пациентов с поликистозом почек.
Все методы лучевой диагностики – УЗИ, КТ, МРТ – позволяют с высокой точностью выявлять кисты печени (рис.19).
Абсцессы печени могут иметь различное происхождение. Чаще всего встречаются микробные (кишечная палочка, стрептококк, анаэробная инфекция) и паразитарные (амебные) абсцессы печени.
Инфекционные абсцессы могут возникать после травм печени, хирургических вмешательств, при холангите, сепсисе, флебите портальной вены. При допплеровском ультразвуковом исследовании видна повышенная васкуляризация капсулы, отсутствие сигнала от кровотока внутри полости абсцесса. При УЗИ абсцесс печени проявляется как округлая структура с плотной, неровной капсулой, имеющая толстые стенки и неровную внутреннюю поверхность. Внутри лоцируется плотное жидкое содержимое, возможно наличие газа. Для амебных абсцессов характерна толстая капсула с множественным внутренними перегородками, отсутствие скоплений газа в абсцессе, нередки множественные поражения. Схожая картина получается при использовании КТ и МРТ. В сомнительных случаях прибегают к внутривенному контрастированию. Повышение контрастности капсулы абсцесса и выявление пузырьков газа в его полости позволяет поставить правильный диагноз (рис.20).
С помощью методов лучевой диагностики (чаще всего КТ и УЗИ) выполняют различные виды манипуляций для лечения абсцессов, такие как пункция и дренирование.
Печень, селезенка и легкие являются основными органами диссеминации личинок эхинококка и альвеококка. Поражения других органов (почки, мог, сердце и пр.) встречаются гораздо реже. Первоначально, после заражения, кисты имеют небольшой размер (2-3 мм), и выявление их бывает крайне затруднительным. По мере их роста диагноз облегчается. Для всех методов наиболее характерными признаками эхинококкоза являются наличие в печени кист различного размера с четкими, тонкими и ровными стенками. Диагноз эхинококкоза облегчается при обнаружении внутри или снаружи образования дочерних кист (рис.21). При эхинококкозе в 30% случаев стенки кисты кальцинированы. В случае гибели паразита часто наблюдается частичное или полное отслоение внутренней оболочки, которая становится хорошо видимой внутри кистозной полости. При альвеококкозе кисты множественные, контуры их нечеткие из-за инфильтративного роста с воспалительными и некротическими реакциями по периферии кист. Плотность внутри кисты выше, чем при эхинококкозе. Поэтому образование может напоминать растущую опухоль.
К очаговым поражениям печени относятся доброкачественные и злокачественные опухоли печени и метастазы органных опухолей в печень.
Среди доброкачественных опухолей наиболее часто встречаются гемангиомы, фокальная узловая гиперплазия и аденома печени.
Гемангиома – наиболее часто встречающаяся доброкачественная опухоль печени. Она встречается у 1-5% взрослого населения. В подавляющем большинстве случаев гемангиомы обнаруживают случайно при УЗИ или томографии печени. Очень редко гигантские (>10 см) гемангиомы могут сопровождаться клинической симптоматикой из-за сдавления окружающих структур, тромбоза, геморрагий. При УЗИ гемангиома выглядит как округлое образование с множественными сигналами внутри опухоли от мелких сосудов. На КТ-изображениях гемангиомы в типичных случаях выглядят как округлые образования с низкой плотностью и четкими контурами. При выявлении образования, похожего на гемангиому, обязательно проводить внутривенное контрастирование. Характерным для гемангиом является центропетальная (от периферии к центру) последовательность заполнения гемангиомы контрастным препаратом (рис.22).
При МРТ, из-за длительного времени релаксации на Т2-взвешенных изображениях, характерно очень яркое изображение опухоли на фоне темной паренхимы печени. При динамическом контрастном МР-исследовании с гадолинием характер заполнения опухоли контрастом тот же, что и при КТ. Большие гемангиомы могут иметь нетипичный вид – протяженные центральные зоны, плохо, или не накапливающие контрастный препарат (рубцы, участки гиалиноза). В редких случаях для диагностик гемангиом используют сцинтиграфию печени с меченными эритроцитами или ангиографию.
Фокальная узловая гиперплазия – редкая доброкачественная опухоль печени, обычно встречающаяся у молодых женщин (до 75% случаев). Она состоит из гепатоцитов, купферовских клеток и желчных протоков. В ее центральной части обычно располагается рубец, от которого расходятся перегородки (септы). Она может быть множественной. На изображениях эта опухоль характеризуется отсутствием капсулы, гомогенностью структуры и гиперваскулярностью. Без контрастного усиления опухоль обычно имеет такие же характеристики сигнала, что и паренхима печени. Большая опухоль может вызывать нарушение хода сосудов печени. Эта опухоль гиперваскулярна, поэтому она хорошо выявляется при динамической КТ или МРТ с контрастным усилением в артериальную фазу (рис.23). Обычно хорошо виден гипоинтенсивный центральный рубец, который в отстроченную фазу накапливает контрастный препарат, в то время как паренхима опухоли становится мало отличимой от нормальной печени.
Аденома – редкая доброкачественная опухоль печени, состоящая из гепатоцитов. Кровоснабжается она одной или несколькими дополнительными веточками почечной артерии. При выполнении УЗИ, КТ или МРТ выглядит как объемное образование, нередко окруженное тонкой псевдокапсулой (зоной фиброза). В ткани опухоли могут выявляться участки кровоизлияний, центральный рубец отсутствует. При проведении КТ и МРТ с контрастным усилением аденома контрастируется преимущественно в артериальную фазу. При этом отмечается негомогенное повышение плотности. Иногда аденому трудно дифференцировать от гепатоцеллюлярного рака.
Злокачественные опухоли печени делятся на первичные и вторичные (метастазы). Из злокачественных опухолей часто встречается гепатома (гепатоцеллюлярный рак), реже – холангиокарцинома (холангиоклеточный рак).
Гепатоцеллюлярный рак (гепатома) – наиболее часто встречающаяся первичная опухоль печени. Риск развития гепатомы повышен у пациентов с циррозом печени, гепатитами В и С, гемохроматозом. Выделяют узловую (солитарную), многоузловую и диффузную формы заболевания. Характерна инвазия опухоли в портальную и печеночные вены (до 30% случаев). Гепатома может метастазировать в другие органы (легкие, кости, лимфатические узлы).
Изображения гепатомы, получаемые при лучевых методах диагностики, достаточно разнообразны. Для опухоли характерна негомогенность внутреннего строения, внутриопухолевые перегородки, может выявляться центральный рубец, некротические или кистозные участки, капсула, наличие дочерних узлов. Опухоль может проникать в сосуды, иметь включения кальция и сопровождаться асцитом. Гепатомы, как правило, характеризуются повышенной васкуляризацией и наличием артерио-венозных шунтов. По этой причине при выполнении УЗ-допплерографии, ангиографии или КТ и МРТ с контрастированием они лучше всего видны в артериальную фазу (рис.24).
При диагностике гепатом лучевые методы позволяют определить размеры и расположение опухоли и выявить наличие локальных внутрипеченочных метастазов, инвазии в вены печени. Эти данные очень важны для выбора метода лечения и определения прогноза.
Холангиоклеточный рак (холангиокарцинома) – злокачественная опухоль, растущая из внутрипеченочных желчных протоков. При УЗИ или КТ может иметь вид гиподенсного (гипоинтенсивного при МРТ) очага или мультифокального образования с инфильтративным ростом по ходу желчных протоков (рис.25). Наиболее яркое проявление заболевания – выраженное расширение внутрипеченочных желчных протоков выше места их обструкции опухолью и контрастирование ткани самого образования. КТ, МРТ и особенно МР-холангиография облегчают диагностику опухолевого поражения желчных протоков. Холангиокарцинома, поражающая область слияния внутрипеченочных желчных протоков и вызывающая их обструкцию, получила название опухоли Клацкина. Заболевание следует дифференцировать со случаями доброкачественного врожденного кистозного расширения желчных протоков (болезнь Кароли).
Среди всех очаговых поражений печени важное значение придается выявлению метастазов злокачественных опухолей в печень. Выявление даже единичного небольшого по размеру метастаза в печень меняет стадию процесса и, соответственно, выбор лечебной тактики и прогноз заболевания. Все методы современной лучевой диагностики позволяют визуализировать метастазы в печень. Их чувствительность и специфичность колеблются в пределах 75-90% и зависят от характеристик самого метода, методики исследования, гистологического строения, васкуляризации и размеров очагов. Чаще всего в качестве начального метода исследования назначают УЗИ. В сложных ситуациях диагностический алгоритм расширяется. Выполняют КТ с многофазным контрастированием и/или МРТ (также с контрастированием).
Метастазы в печень обнаруживают примерно у 30-40% пациентов, умерших от злокачественных заболеваний. Чаще всего источником метастатического поражения печени являются опухоли кишечника и желудка, поджелудочной железы, рак легкого и молочной железы. В печень метастазируют и опухоли других органов.
При УЗИ и томографии метастазы в печень видны как множественные мягкотканые очаги (симптом «монеток») (рис.26). В зависимости от гистологии первичного очага, они могут быть гиперваскулярными или гиповаскулярными (чаще всего). От вакуляризации во многом зависит вид метастатических очагов на томограммах и изменение их плотности (интенсивности при МРТ) во время контрастирования. Иногда встречаются метастазы с кальцинатами или с выраженным кистозным компонентом. В сомнительных случаях помощь в диагностике метастатических поражений может оказать ПЭТ или ПЭТ/КТ с 18-ФДГ.
Лучевые методы важны для диагностики портальной гипертензии. Синдром портальной гипертензии встречается при целом ряде заболеваний: тромбозе и компрессии портальной вены и ее ветвей, циррозе печени, холангите, застойной сердечной недостаточности и других заболеваниях. Поэтому при исследовании органов брюшной полости в обязательном порядке положено изучить и описать состояние сосудов печени и селезенки. Портальную гипертензию диагностируют на основании расширения воротной вены, выявления варикозного расширения коллатеральных вен, спленомегалии, асцита. При диагностике тромбоза воротной вены или синдрома Бадда-Киари (тромбоз печеночных вен) большую роль играют КТ или МРТ, выполненные в ангиографическом режиме. Методом УЗ-допплерографии можно определить скорость и направления кровотока в воротной и селезеночной венах.
Заболевания селезенки встречаются значительно реже, чем болезни печени. Диагностика осуществляется с помощью УЗИ и КТ, реже методом МРТ. В селезенке могут встречаться доброкачественные опухоли: гамартомы и гемангиомы. Из злокачественных опухолей чаще всего диагностируются метастазы и поражение селезенки лимфопролиферативными заболеваниями (лимфогранулематоз, лимфомы). Первичные злокачественные опухоли селезенки очень редки. Принципы диагностики поражений селезенки такие же, как и печени.
Травмы селезенки ведут к образованию гематом и разрыву органа. Точная информация о состоянии селезенки влияет на выбор тактики лечения. Диагностика при этом, как правило, проводится в срочном порядке. Поэтому на первый план выходят УЗ- и КТ-исследования. И при УЗИ, и при КТ можно быстро получить исчерпывающую информацию. Инфаркты селезенки эмбологенного происхождения в острой стадии хорошо выявляются при КТ или МРТ с контрастным усилением. В хронической стадии в местах инфарктов КТ можно выявлять кальцинаты.
Поджелудочная железа
Заболевания поджелудочной железы являются частыми показаниями к направлению пациента на лучевое исследование.
Острый панкреатит в начальной стадии своего развития проявляется увеличением органа, диффузным изменением структуры железы из-за ее отека. По мере прогрессирования заболевания появляются перипанкреатические скопления жидкости, инфильтрация окружающей жировой клетчатки. Важно выявление некротических очагов в железе при тяжелом течении заболевания. Для обнаружения очагов панкреонекроза требуется проведение КТ с контрастным усилением (рис.27). В отдаленном периоде с помощью методов лучевой диагностики могут выявляться псевдокисты, кальцинаты, аневризмы артерий (чаще всего – ветвей селезеночной артерии). Панкреатит головки поджелудочной железы, приводящий к обструкции холедоха, иногда приходится дифференцировать с опухолью. Для этой цели прибегают к выполнению КТ или МРТ с контрастированием.
На хронический панкреатит указывает атрофия железы (иногда в сочетании с участками локальной гипертрофии), жировая дистрофия, фиброз или кальциноз ее паренхимы (рис.28), камни в панкреатическом протоке и его расширение.
Наиболее серьезные требования к методам лучевой диагностики предъявляются при подозрении на опухоль поджелудочной железы. К основным типам опухолей железы относятся рак железы (аденокарцинома и цистаденокарцинома), эндокринные опухоли, лимфома и метастазы.
Рак поджелудочной железы – самая частая злокачественная опухоль органа. Более половины случаев заболевания возникают в головке поджелудочной железы. В этой связи первыми признаками заболевания является желтуха. При диагностике приходится проводить дифференциацию между опухолью, отечной формой панкреатита и некальцинированным конкрементом желчного протока. Опухоли тела и хвоста железы долгое время не проявляются и поэтому часто диагностируются, достигнув большого размера (4-5 см).
Диагноз опухоли поджелудочной железы по данным УЗИ, КТ или МРТ преимущественно основывается на выявлении локального утолщения железы и очагового изменения характеристик сигнала в месте поражения. При уточнении причины желтухи и выявлении изменений в головке железы большую помощь оказывает эндоскопическое УЗИ и ретроградная панкреатохолангиография. Для уточнения диагноза часто выполняется Кт с динамическим контрастированием с тонкими срезами. Опухоль обычно выявляется в виде гиподенсного образования на фоне лучше контрастированной паренхимы железы (рис.29). МРТ с использованием болюсного усиления гадолинием увеличивает чувствительность и специфичность метода в выявлении образований.
Для определения возможности выполнения резекции опухоли необходимо выявить распространенность опухоли. Методика КТ-ангиографии позволяет определить наличие инвазии опухоли в верхнебрыжеечную артерию и вену, чревный ствол или воротную вену или в прилежащие к железе органы (желудок, кишечник, сальник).
Большие трудности в диагностике представляют кистозные опухоли поджелудочной железы (цистаденокарцинома). Это злокачественная кистозного строения опухоль, содержащая муцин. Опухоль обычно локализуется в теле или хвосте поджелудочной железы. При УЗИ, КТ или МРТ опухоль выглядит как гиповаскулярная структура, ее перегородки и узлы накапливают контрастный препарат. Схожим образом может выглядеть доброкачественная опухоль – цистаденома или же многокамерная псевдокиста.
Относительно редко в поджелудочной железе встречаются эндокринные опухоли (инсулиномы, гастриномы, випомы, соматостиномы, глюкагеномы и нефункционирующие опухоли). В большинстве случаев эти опухоли являются гиперваскулярными, поэтому они хорошо видны в артериальную фазу контрастирования при выполнении КТ или МРТ (рис.30). Селективная ангиография также позволяет выявить патологические сосуды опухоли. Большое значение для диагноза имеют признаки гормональной активности опухоли (гипогликемия в случае инсулиномы, синдром Золлингера-Эллисона при гастриномах и пр.). Метастазы в печень опухолей APUD системы также обычно бывают гиперваскулярными.
Желчный пузырь и желчные протоки
Частым показанием к лучевому исследованию является подозрение на желчекаменную болезнь и холециститы (калькулезный и безкалькулезный).
Ведущим методом диагностики заболеваний желчного пузыря и желчевыводящих путей является УЗИ. С помощью этого метода можно видеть конкременты в полости желчного пузыря и симптом «акустической тени» за конкрементом (рис.31). Конкременты в желчном пузыре и протоках хорошо видны при КТ (рис.32), а также при МР-холангиографии (как дефекты наполнения на фоне яркого сигнала от желчи). На современных мультиспиральных компьютерных томографах удается визуализировать даже «рентгенонегативные» (холестериновые) конкременты в пузыре, так как они обычно отличаются по плотности от желчи.
Для диагностики острого и хронического холецистита предпочтение отдают УЗИ. С его помощью можно выявить утолщение и инфильтрацию стенок пузыря (рис.33), расширение его полости, неоднородность желчи. При осложненном холецистите (абсцедирование или гангренозные изменения пузыря) можно выявить скопления газа и гноя. Часто выявляется скопление экссудата в ложе пузыря.
Применение ультразвукового исследования также предпочтительно при подозрении на холангиты. С помощью метода визуализируют расширение внутрипеченочных желчных протоков, перипротоковую инфильтрацию паренхимы печени, изменение плотности желчи внутри протоков. При хронических холангитах характерно выявление чередующихся участков сужения (стриктур) и расширения желчных протоков, фибротических и воспалительных изменений по их периферии, которые можно диагностировать с помощью РХПГ, МР-холангиографии или УЗИ. Могут выявляться камни во внутрипеченочных желчных протоках. При осложненных холангитах УЗИ, КТ и МРТ используют для диагностики таких осложнений заболевания, как внутрипеченочные абсцессы.
Лимфатические узлы и внеорганные опухоли
В забрюшинном пространстве расположены лимфатические протоки и несколько групп лимфатических узлов. Выявление их поражения при злокачественных заболеваниях имеет важное диагностическое значение. Даже при условно нормальных размерах узлов их количественное увеличение должно восприниматься с настороженностью. Чаще всего причиной увеличения забрюшинных лимфатических узлов являются метастазы злокачественных опухолей органов брюшной полости или таза. При лимфомах (лимфогранулематоз, неходжкинские лимфомы) пораженные лимфатические узлы отличаются от пораженных метастатическим процессом. Они сливаются в полициклические массы, которые могут вызывать смещение внутренних органов, обструкцию мочеточников, сосудов. Мезентериальная, забрюшинная или тазовая лимфоаденопатия могут быть проявлением СПИДа.
Выраженное увеличение лимфатических узлов может быть обнаружено при выполнении УЗИ. Однако оптимальным методом оценки всех групп лимфатических узлов брюшной полости является КТ. В сомнительных случаях прибегают к радионуклидным методам диагностики (ПЭТ).
В брюшной полости могут быть расположены внеорганные опухоли. Эти опухоли долгое время могут не проявлять себя клинически и обнаруживаться при диспансеризации либо при обследовании по другому поводу. В зависимости от гистологического типа (липомы, липосаркомы, мезотелиомы, тератомы и т.д.) они могут иметь различную плотность и отношение к контрастному веществу.
ЗАКЛЮЧЕНИЕ
Несмотря на прогресс лучевой диагностики, до сих пор нет единого универсального метода диагностики болезней органов брюшной полости. Их выбор и методика выполнения исследования во многом зависят от характера предполагаемого заболевания, остроты процесса и ведущего клинического синдрома. Тем не менее, очевидно, что продолжает увеличиваться роль УЗИ и КТ. Эти методики все чаще используются в острых, неотложных ситуациях, а также начали применяться и для обследования полых органов (кишка, желудок). МРТ и ПЭТ имеют большое значение в диагностике и дифференциальной диагностике опухолей печени.
Все мы немного порнографы – Weekend Украина – Коммерсантъ
побывал Алексей Мокроусов
Венская выставка о порнографии не просто портретирует реальность XXI века, но еще и делает это в рамках фрейдистской традиции. Только Фрейд с годами слегка огрубел.
«Как говорится, порно — это то, на чем нам не хотелось бы быть застуканными. И тем не менее порно повсюду»,— этой фразой открывается предисловие к каталогу выставки «The Porn Identity. Путешествие в область темного». Его автор, директор венского Кунстхалле Геральд Матт, продолжает: «Порнография завоевывает мейнстрим и процветает в нишах, обнаруживается в быту, поп-культуре и искусстве. ‘Порнетрация’ (от ‘пенетрация’ — этим термином в медицине обозначают распространение патологического процесса за пределы какого-либо органа или части тела.— Ъ-Weekend) настигла и массмедиа. С их вуайеристским характером и их страстью к телесным знакам возбуждения они и сами уже действуют порнографически, постоянно находясь в поиске табу, которые нужно преодолеть, разрушить и при этом сохранить».
Каталог к выставке The Porn Identity выполнен как журнал соответствующего профиля, в мягком переплете, с обилием картинок известного содержания и даже в особой целлофановой обложке, мешающей случайному взгляду проникнуть в запретные зоны. На первой странице еще искусство, пусть и запретное по сюжету, на последней — реклама часов за $49,95. Часы запоминаются надписью на циферблате —Time to fuck — и тем, что они из золота. Ах да, еще и припиской: чтобы заказать их, надо быть старше 21 года.
Возраст и время как таковое являются, видимо, главной проблемой порнографии. В отличие от встречи любовников, встреча порнографов не длится вечно и мало что имеет общего с терминологией райской жизни. Порнографы всегда революционеры, но никогда не творцы, своим делом они занимаются словно бы через силу и, кажется, вряд ли подозревают о наличии в этом мире поэзии. Но нет, все не так просто, утверждают кураторы выставки — и напоминают о девятиминутном фильме Жана Жене «Песня любви». Для 1950 года фильм, может быть, и выглядел порнографией, но сегодня смотрится уже вполне изящным эпиграфом к теме «Защита прав сексуальных меньшинств».
Жене — одно из немногих известных широкой публике имен, которое встречается в залах Кунстхалле. Марсель Дюшан и Стэнли Кубрик — вот и весь, пожалуй, список знаменитостей, отобранных для художественного порнопроекта. И то сказать: снимать фильмы, где главными героями становятся половые губы с их невразумительной дикцией и половые члены отсутствующего предложения, лишенные индивидуальности,— процесс довольно трудоемкий, не всякий художник почувствует в себе силы для такого жеста. Между тем именно фильмы становятся главными персонажами The Porn Identity, словно сама тема требует беспрерывного, пусть и механистического, движения. Кажется, эти фрикции заменяют постъевропейской культуре буддистские мантры, только место заклинания «Ом мани падме хум» сменяют в итоге признаки неустанного физического труда — поршень как средство постижения Шамбалы, влагалище как Валгалла.
Какой же храм без торгующих в нем? Порнография отдалась бизнесу, словно взрослый первой в его жизни компьютерной игре. Секс-шопы завоевали мир раньше «Макдональдсов», прошив единое пространство цивилизации прочной нитью. Порножурналам принадлежит здесь особая роль, не зря каталог «цитирует» их целыми страницами, печатая обложки или развороты таких изданий как законченные артефакты. Hustler показал, насколько бессрочной может быть борьба слова и образа, особенно если в свидетели призывается политика. Повседневность нашла лучший способ не отравиться порнографией: она сама стала порнографией. Политики демонстрируют в своих оральных упражнениях мастерство и энергетику, достойную в глазах порнографов лучшего применения. Один из рецензентов выставки задался вопросом — «Остается ли порно все еще порно, если его показывают в музее?». Ну а если его беспрерывно показывают по телевизору, выносят на первые полосы газет и распространяют в интернете? Неудивительно, что большинство посетителей приходят на выставку в одиночку: уж консьюмировать так консьюмировать, обсуждения и диалог ни к чему.
Стэнли Кубрик.Korova Milkbar, 1971 год(реплика 2007 года Лиз Мур)
Кажется, мир все готов отдать за то, чтобы сохранить табу в ситуации, когда никто уже о табуировании не помышляет. Самый выгодный товар невозможно скрыть от покупателя, спрос разметет любую цензуру. Фрустрированное общество склонно к ложной застенчивости, к ужимкам и обилию фижм. Его не излечат ни протесты феминисток, обвиняющих порнографию в тотальной маскулинности, ни кампания PorNo, начатая более 20 лет назад известной немецкой интеллектуалкой Алисой Шварцер против секс-фильмов. Мода на майки с надписью «Порнозвезда», охватившая недавно и тинейджеров, и вечно молодящихся представителей богемы, напоминает о страшной силе иронии: способности выжигать все вокруг. Кажется, будто порнография первой гибнет под ее насмешливым взглядом. Но, как ни странно, и первой же восстает из своего вечного пепла.
Вена / по 1 июня
Пенетрирующая язва желудка и двенадцатиперстной кишки. Прободная язва реферат по медицине
Пенетрирующая язва желудка и двенадцатиперстной кишки. Прободная язва Пенетрирующая язва желудка и двенадцатиперстной кишки — проникновение язвы в рядом расположенные органы и ткани. Выделяют 3 стадии пенетрации: стадия проникновения язвы через все слои стенки органа, стадия фиброзного сращения с подлежащими тканями и стадия завершенной пенетрации. Клиническая картина зависит от локализации язвы и органа, в который она пенетрирует. Язвы желудка чаще пенетрируют в малый сальник, при этом отмечаются выраженный болевой синдром, плохо поддающийся консервативной терапии, почти постоянная боль, связь с приемом пищи выражена нечетко. Язвы двенадцатиперстной кишки чаще пенетрируют в поджелудочную железу; иррадиация боли в поясничную область, гиперамилаземия. Пенетрация язвы в печеночно- двенадцатиперстную связку может привести к развитию механической желтухи. Язвы желудка могут пенетрировать в брюшную стенку (редко), язвы кардиального и субкардиального отдела желудка с пенетра-цией в малый сальник иногда обусловливают возникновение боли стенокардического характера. В диагностике основное значение имеют: рентгенологическое исследование (выход ниши за контур желудка при профильном исследовании) и фиброгастроскопия (глубокий язвенный дефект). Осложнения: перфорация язвы в свободную брюшную полость с развитием разлитого перитонита, профузное кровотечение из крупных сосудов малого сальника или под- желудочно-двенадцатиперстной артерии. Лечение оперативное. Целесообразность его диктуется тяжестью и частотой возникающих осложнений, неэффективностью консервативной терапии. Операцию следует проводить только после курса противоязвенного лечения. При язве желудка выполняют резекцию его, при дуоденальной язве — селективную проксимальную ваготомию или стволовую ваго-томию в сочетании с антрум-резекцией. Прогноз благоприятный. Профилактика: своевременное адекватное (в том числе оперативное) лечение язвенной болезни. ПРОБОДНАЯ ЯЗВА — быстро возникающее сообщение просвета желудка или двенадцатиперстной кишки со свободной брюшной полостью. Около 10% язв осложняется перфорацией. Симптомы, течение. За 3-4 дня до перфорации у больных отмечается резкое обострение язвенной болезни, при осмотре-некоторое напряжение мышц и локальная пер-куторная болезненность в области язвы. Затем внезапно (чаще при физическом напряжении) появляется резкая «кинжальная» боль в эпигастрии, которая быстро распространяется по всему животу. Боль резко усиливается при движениях. В начальной стадии заболевания может быть однократная рвота рефлекторного характера. Положение больного чаще вынужденное- с приведенными к животу коленями. Выражение лица страдальческое, испуганное. Язык суховат, обложен. Живот резко напряжен («доскообразный»), болезнен во всех отделах, резко положительны симптомы раздражения брюшины. Печеночная тупость отсутствует или сглажена. Тахикардия. При рентгенологическом исследовании-серп воздуха под диафрагмой (в зависимости от времени, прошедшего с момента перфорации, в 60-80%). Выделяют 3 стадии заболевания: рефлекторную (до 6 ч), мнимого благополучия (6-12ч) и прогрессирования перитонита (свыше 12ч). В стадии мнимого благополучия интенсивность болевого синдрома несколько уменьшается, улучшается состояние больного, живот становится мягче и менее болезненным, однако перитонит прогрессирует, состояние больных постепенно ухудшается.
Синдром Золлингера-Эллисона
Синдром Золлингера – Эллисона – это заболевание, при котором в поджелудочной железе, в двенадцатиперстной кишке или в других органах появляется гастринома – опухоль, вырабатывающая гастрин. Гастрин – это гормон, регулирующий выработку желудочного сока. В результате чрезмерная выработка гастрина и повышение выделения желудочного сока (соляной кислоты) вызывает язвы слизистой оболочки желудочно-кишечного тракта.
Синдром Золлингера – Эллисона встречается достаточно редко, несколько чаще у мужчин, чем у женщин. Обычно заболевание развивается в возрасте от 20 до 50 лет.
Лечение синдрома Золлингера – Эллисона состоит в приеме препаратов, уменьшающих выделение желудочного сока и, в некоторых случаях, в удалении гастриномы.
Синонимы русские
Гастринома, синдром ЗЭ.
Синонимы английские
Zollinger-Ellison Syndrome, ZES.
Симптомы
Симптомы синдрома Золлингера – Эллисона схожи с симптомами язвенной болезни, исключением является диарея, которая при язвенной болезни, как правило, не наблюдается:
- ноющие, «грызущие» боли, жжение в верхней части живота;
- диарея;
- изжога (ощущение дискомфорта и жжения за грудиной), тошнота и рвота;
- кровотечение из желудочно-кишечного тракта;
- снижение аппетита, потеря веса;
- анемия;
- слабость, быстрая утомляемость.
Общая информация о заболевании
Синдром Золлингера – Эллисона – это заболевание, при котором в поджелудочной железе, в двенадцатиперстной кишке или в других органах появляется гастринома – опухоль, вырабатывающая гастрин. Он встречается достаточно редко, чаще у мужчин. Как правило, заболевание развивается в возрасте от 20 до 50 лет.
Гастринома в 80-90 % случаев появляется в поджелудочной железе или в двенадцатиперстной кишке. В остальных случаях опухоль может образовываться в селезенке, других участках кишечника, в желудке, в лимфатическом узле, в печени, в почках или в яичнике.
Поджелудочная железа – это орган, расположенный под желудком и вырабатывающий различные пищеварительные ферменты, в том числе и гастрин. Двенадцатиперстная кишка – это верхняя часть тонкого кишечника, соединенного с желудком.
Точные причины образования опухоли на данный момент не установлены. Появление данного заболевания связывается с множественной эндокринной неоплазией (МЭН) – группой наследственных синдромов, обусловленных опухолями или гиперплазией (разрастанием) нескольких желез эндокринной системы. У страдающих от МЭН, в том числе, может развиться и опухоль щитовидной железы. Около 25 % гастрином связано именно с множественной эндокринной неоплазией. Мужчины страдают от МЭН чаще, чем женщины.
В норме гастрин стимулирует выработку соляной кислоты в желудке (основного компонента желудочного сока). Он вырабатывается в слизистой желудка и клетками поджелудочной железы. Образуясь из клеток, вырабатывающих гастрин, опухоль выделяет этот гормон в кровь. Это приводит к повышению образования желудочного сока, состоящего из соляной кислоты, что вызывает изъязвление (глубокий воспалительный дефект) слизистой оболочки кишечного тракта.
Язвы при синдроме Золлингера – Элиссона множественные, расположены в нетипичных местах – на границе двенадцатиперстной и тощей кишки, реже в желудке. У четверти пациентов язвы не выявляются.
Примерно половина гастрином со временем становится злокачественными. И, хотя они увеличиваются медленно, рак может метастазировать (распространяться за пределы первичного очага). Чаще всего гастриномы метастазируют в лимфатические узлы и в печень.
Со временем опухоль замещает собой здоровую ткань поджелудочной железы, что приводит к снижению выработки пищеварительных ферментов и, как следствие, к недостаточному перевариванию жиров. В результате у больного развивается диарея. Со временем недостаточное усвоение питательных веществ приводит к похудению, снижению уровня гемоглобина в крови, к анемии.
Гатринома может приводить к следующим осложнениям:
- язвенное кровотечение;
- пенетрация – проникновение язвенного дефекта в окружающие органы и ткани;
- метастазирование опухоли в жизненно важные органы.
Кто в группе риска?
- Люди, страдающие множественной эндокринной неоплазией;
- родственники лиц, страдающих синдромом Золлингера – Эллисона.
Диагностика
Синдром Золлингера – Эллисона можно предположить при наличии симптомов язвенной болезни, если они не проходят после проведения противоязвенной терапии. В таком случае проводится определение уровня гастрина в крови. При значительном повышении его уровня выполняются исследования, направленные на выявление и опухоли, определение ее расположения и размеров.
Лабораторные исследования:
- Гастрин. Исследование предполагает измерение уровня гормона гастрина в крови. Повышенный уровень гастрина может указывать на опухоль в поджелудочной железе или двенадцатиперстной кишки. Перед исследованием следует прекратить прием лекарств, уменьшающих выработку желудочного сока. Уровень гастрина может колебаться, поэтому для получения более точных результатов исследование может проводиться несколько раз в разные дни. Уровень гастрина также может повышаться при хроническом гастрите, В12-дефицитной анемии и других заболеваниях.
- Измерение уровня кислотности желудочного сока. Методика заключается во введении в желудок зонда с последующим забором желудочного сока. Также может проводиться введение микрозондов, непосредственно измеряющих уровень кислотности желудочного сока в желудке. Для синдрома Золлингера – Элиссона характерно значительное повышение кислотности желудочного сока.
- Провокационный тест с секретином (гормоном, участвующим в регуляции работы поджелудочной железой). Исследование состоит во внутривенном введении раствора секретина. В норме уровень гастрина в крови понижается, при синдроме Золлингера – Эллисона же уровень гастрина парадоксальным образом значительно повышается.
Другие методы исследования:
- Эндоскопия. Исследование предполагает визуальную оценку слизистой желудка и кишечника для выявления язв. Для этого применяется тонкая гибкая трубка с камерой, которая вводится в организм пациента через горло. Во время эндоскопии может быть проведена биопсия – забор образца ткани для последующего изучения под микроскопом.
- Ультразвуковое исследование (УЗИ) брюшной полости, компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) брюшной полости. Данные исследования проводятся для визуализации опухоли и установления ее расположения и размеров.
Лечение
При лечении синдрома Золлингера – Эллисона применяются препараты, снижающие выработку желудочного сока.
Хирургическое удаление опухоли показано пациентам без метастазов. Его проведение возможно примерно у 20 % пациентов с синдромом Золлингера – Эллисона. При множественной эндокринной неоплазии хирургическое лечение не проводится.
При метастазировании опухоли применяется химиотерапия, направленная на уничтожение опухолевых клеток, что позволяет уменьшить размеры опухоли и снизить уровень гастрина.
При метастазировании опухоли в печень может выполняться трансплантация печени.
Профилатика
Профилактика синдрома Золлингера – Эллисона на данный момент не разработана.
Рекомендуемые анализы
Литература
Проникновение лекарств — обзор
3.3.1 Физические манипуляции
Проникновение лекарств через биопленку явно проблематично, поскольку внеклеточный матрикс (ЕСМ) эффективно действует как губка для противогрибковых лекарств. Методы, которые способствуют разрушению ЕСМ биопленки, предлагают эффективную стратегию, особенно в отношении чистки зубных протезов, которые неэффективны в борьбе с биопленками C. albicans , если не используются ежедневно (Jose et al., 2010; Ramage, Zalewska, et al., 2012). Ферментативное разрушение ЕСМ посредством прямого действия против матричных полимеров или нацеливания на составляющие ЕСМ, такие как внеклеточная ДНК (еДНК), может обеспечить новый подход к улучшению проникновения определенных противогрибковых агентов (Martins, Henriques, Lopez-Ribot, & Oliveira, 2011; Тафф, Нетт, Зарновски и др., 2012). эДНК, главный компонент как бактериальных, так и грибных биопленок, недавно наблюдалась в биопленках A. fumigatus (Rajendran et al., 2013). Было показано, что обработка ДНКазой повышает чувствительность к полиенам и эхинокандинам до 15 раз.Это предполагает, что соединения, такие как Dornase Alfa Pulmozyme®, могут быть использованы для улучшения проникновения противогрибковых средств через биопленки. Например, было показано, что использование амброксола, муколитического агента, используемого при респираторных заболеваниях, связанных с вязкой или чрезмерной слизью, улучшает чувствительность вориконазола к биопленкам C. parapsilosis (Pulcrano, Panellis, De Domenico, Rossano и Catania , 2012). N -Ацетилцистеин (NAC), другое соединение, указанное в качестве муколитического агента, также обладает антибиотической активностью против бактериальных и грибковых биопленок (Aslam & Darouiche, 2011).О подобном подходе сообщалось с использованием альгинатлиазы против биопленок A. fumigatus (Bugli et al., 2012; Papi et al., 2012). Наконец, сообщалось, что сложный эфир лауроилглюкозы эффективно разрушает как грибковые, так и бактериальные биопленки (Dusane et al., 2008). В совокупности эти агенты, разрушающие биопленку, представляют собой привлекательный вариант, особенно с учетом полимикробного состава многих грибковых биопленок.
Наночастицы серебра показали умеренную структурную активность против ранних и зрелых C.albicans и C. glabrata (Monteiro et al., 2011; Monteiro, Silva, et al., 2012). Серебро уже давно признано своими антимикробными свойствами и хорошо переносится, имея низкий профиль токсичности для хозяина, но более токсично, чем многие другие металлы, в отношении ряда сидячих бактерий и грибов, колонизирующих пластиковые поверхности (Nam, 2011). Он препятствует репликации микробной ДНК в бактериях и грибах и, как полагают, денатурирует белки, что приводит к ингибированию ряда окислительных ферментов, таких как алкогольдегидрогеназа, путем образования активных форм кислорода (Kim et al., 2007). Было показано, что наночастицы серебра включаются и высвобождаются из акрила зубных протезов, а также используются в экспериментальных гидрогелях для лечения моделей хронических полимикробных ран (Humphreys, Lee, Percival, & McBain, 2011; Monteiro, Gorup, et al. , 2012). Также было показано, что выщелачивание противогрибковых соединений из акриловых материалов для зубных протезов, таких как хлоргексидин, ингибирует биопленок C. albicans (Salim et al., 2013). Другой подход к контролю роста биопленок на поверхности включает покрытие хитозаном, естественным полисахаридом моллюсков (Carlson, Taffs, Davison, & Stewart, 2008).Считается, что он влияет на клеточные мембраны, и было показано, что он ингибирует как бактериальные, так и грибковые биопленки, такие как видов Candida и C. neoformans (Martinez, Mihu, Han, et al., 2010; Martinez, Mihu, Tar , et al., 2010).
Уровень проникновения новых фармацевтических продуктов в Европе: сравнительное исследование нескольких классов, недавно начатое при диабете 2 типа
Фон: В разных странах есть свои собственные системы оценки новых лекарств, и они принимают решения о том, когда и как принимать каждое новое лекарство.
Цель: Сравнить скорость приема новых лекарств от диабета (ингибиторов дипептидилпептидазы-4 [DPP-4Is], агонистов рецепторов глюкагоноподобного пептида-1 [GLP1-RAs] и ингибиторов натрий-глюкозного ко-переносчика-2 [SGLT2Is]) в пятерке самых густонаселенных европейских стран.
Методы: Ежемесячный объем продаж противодиабетических препаратов был извлечен для каждой страны из базы данных IQVIA ™ MIDAS® за период с 2007 по 2016 год, и были рассчитаны определенные суточные дозы (DDD).Для каждого нового препарата рыночные доли выражались в процентах от общего рынка неинсулиновых противодиабетических средств.
Полученные результаты: Между странами наблюдались резкие различия. В целом, самые высокие и самые быстрые темпы роста наблюдались в Германии и Испании, по сравнению с более низкими показателями в Великобритании и Италии. Это было особенно заметно для DPP-4I, где доля рынка неинсулиновых противодиабетических препаратов достигла более 30% в Германии и Испании по сравнению с примерно 10% в Великобритании и Италии.Во Франции началось быстрое внедрение, которое через три года стабилизировалось на уровне около 20%. Скорость поглощения была ниже для других лекарств, при этом доля рынка GLP1-RA составила 2,5-4,5% в Германии, Испании и Франции по сравнению с менее 2,5% в Великобритании и Италии. SGLT2I достигли доли рынка в 5-8% в Испании и Германии по сравнению с менее чем 4% в Великобритании и Италии, и они вообще не были запущены во Франции в марте 2020 года.
Заключение: Различия в использовании новых противодиабетических препаратов могут отражать разные методы оценки и внедрения новых лекарств, а также культурные факторы.Принятие новых лекарств может быть более осторожным в Великобритании и Италии, возможно, из-за опасений по поводу рентабельности, тогда как в Германии и Испании и, возможно, также во Франции потенциальные преимущества нового лекарства могут быть приоритетными.
Ключевые слова: Инсулинические антидиабетические средства; Международные сравнения; Diabète Sucré; Международные сравнения; Модельные аптеки; Инсулиновые противодиабетические средства; Модели потребления фармацевтических препаратов; Сахарный диабет 2 типа.
Проникновение в управляемую медицинскую помощь, статус страхования и доступ к медицинскому обслуживанию в JSTOR
АбстрактныйФон. Доступ к медицинскому обслуживанию, выраженный в способности удовлетворить свои потребности в отношении здоровья, зависит от индивидуальных характеристик и окружающей среды. Хотя деятельность по управлению медицинским обслуживанием влияет на цены на услуги здравоохранения и общее использование, ее взаимосвязь с доступом и ее более широкие последствия для различных категорий страхования недостаточно изучены.Задача. Изучить связь между управляемой медицинской помощью и доступом людей к медицинской помощи и оценить различия в этой взаимосвязи по статусу страхования. Дизайн исследования. Поперечное обследование домашних хозяйств, проведенное в 1998 году. Тематика. Выборка из 15 613 взрослых жителей Огайо. Меры. Самостоятельно сообщили о трудностях с получением медицинской помощи, лекарств, расходных материалов или медицинского оборудования в прошлом году. Полученные результаты. Всего 1248 человек (8,0%) определили проблему с доступом. При двумерном анализе эти проблемы чаще встречались среди лиц, постоянно или периодически незастрахованных, по сравнению с теми, кто постоянно застрахован в течение предыдущих 12 месяцев (P
Информация о журналеВходящий в десятку лучших журналов по администрированию здравоохранения, Medical Care посвящен всем аспектам администрирования и оказания медицинской помощи.В этом научном журнале публикуются оригинальные рецензируемые статьи, в которых документируются самые последние разработки в быстро меняющейся области здравоохранения. Этот своевременный журнал сообщает о результатах первоначальных расследований вопросов, связанных с исследованиями, планированием, организацией, финансированием, предоставлением и оценкой медицинских услуг.
Информация об издателеWolters Kluwer Health — ведущий поставщик информации для профессионалов и студентов в области медицины, сестринского дела, смежного здравоохранения, фармацевтики и фармацевтической промышленности.К основным брендам относятся традиционные издатели справочных материалов и учебников по медицине и лекарствам, такие как Lippincott Williams & Wilkins и Facts & Comparisons; провайдеры электронной информации, такие как Ovid Technologies, Medi-Span и ProVation Medical; и поставщики фармацевтической информации Adis International и Source®. Wolters Kluwer Health является подразделением Wolters Kluwer, ведущей международной издательской и информационной компании с годовым доходом (2005 г.) в размере 3,4 миллиарда евро и приблизительно 18 400 сотрудниками по всему миру.Штаб-квартира Wolters Kluwer находится в Амстердаме, Нидерланды. Его депозитарные расписки на акции котируются на Euronext Amsterdam (WKL) и включены в индексы AEX и Euronext 100.
Книг по медицине и наукам о здоровье @ Amazon.com
В этом авторитетном издании рассматриваются достижения в методах измерения чрескожного проникновения лекарств и химических веществ для оценки биодоступности и биоэквивалентности, а также обсуждается их использование в клинических и научных исследованиях.В семи всесторонних разделах рассматриваются темы, включая, среди прочего, выпуск лекарств in vitro, лекарственные препараты местного действия, клинические исследования, руководства и отчеты о семинарах. В книге также описывается, как таргетированная трансдермальная доставка лекарств и более сложное математическое моделирование могут помочь в понимании биодоступности трансдермальных лекарств.
Первое издание этой книги было важным справочником для исследователей, работающих над определением эффективности и безопасности лекарств и химических веществ, проникающих через кожу.Это второе издание содержит новейшие достижения в этой области и является ключевым ресурсом для тех, кто стремится определить биодоступность и биоэквивалентность активных соединений для чрескожного введения для улучшения научных и клинических исследований и регулирования.
Винод П. Шах — фармацевтический консультант. Он был научным секретарем Международной фармацевтической федерации (FIP), а в настоящее время является председателем Специальной группы по вопросам нормативных наук FIP. Доктор Шах служил в U.S. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов и разработал несколько нормативных документов для фармацевтической промышленности в области биофармацевтики и лекарственных препаратов местного действия.
Ховард И. Майбах — профессор дерматологии Калифорнийского университета в Сан-Франциско. Он получил степень доктора медицины в Медицинской школе Тулейнского университета в Новом Орлеане, штат Луизиана, и закончил резидентуру и стажировку в Пенсильванском университете в Филадельфии, штат Пенсильвания. Профессор Майбах является ведущим специалистом в области дерматотоксикологии и дерматофармакологии, в которых он проводил исследования и много писал.
Джон Дженнер — ведущий научный сотрудник лаборатории оборонной науки и технологий Великобритании. Он имеет степень по фармакологии Манчестерского университета в Манчестере, Великобритания, и докторскую степень. из Университета Суррея, Гилфорд, Великобритания. Джон посвятил свою карьеру изучению защиты от высокотоксичных химикатов и их лечения. У него есть постоянный исследовательский интерес к чрескожно активным химическим веществам, будь то токсичные материалы или лекарства, а также опыт в разработке и тестировании трансдермальных составов.
Винод П. Шах — фармацевтический консультант. Он был ученым секретарем Международной фармацевтической федерации (FIP), а в настоящее время является председателем специальной группы по регуляторным наукам FIP. Доктор Шах работал в Управлении по санитарному надзору за качеством пищевых продуктов и медикаментов США и разработал несколько нормативных документов для фармацевтической промышленности в области биофармацевтики и лекарственных препаратов местного действия. Доктор Шах является членом FIP, а также Американской ассоциации ученых-фармацевтов (AAPS), где он год занимал пост президента.Он получил почетную докторскую степень Университета Земмельвейса, Будапешт, Венгрия.
Ховард И. Майбах — профессор дерматологии Калифорнийского университета в Сан-Франциско. Он получил степень доктора медицины в Медицинской школе Тулейнского университета в Новом Орлеане, штат Луизиана, и закончил резидентуру и стажировку в Пенсильванском университете в Филадельфии, штат Пенсильвания. Профессор Майбах является ведущим специалистом в области дерматотоксикологии и дерматофармакологии, в которых он проводил исследования и много писал.Проф. Майбах работал в редакционных советах более чем тридцати научных журналов и является членом многих профессиональных обществ, включая Американскую академию дерматологии и Международную комиссию по гигиене труда.
Джон Дженнер — ведущий научный сотрудник лаборатории оборонной науки и технологий Великобритании. Он имеет степень по фармакологии Манчестерского университета в Манчестере, Великобритания, и докторскую степень. из Университета Суррея, Гилфорд, Великобритания.Джон посвятил свою карьеру изучению защиты от высокотоксичных химикатов и их лечения. У него есть постоянный исследовательский интерес к чрескожно активным химическим веществам, будь то токсичные материалы или лекарства, а также опыт в разработке и тестировании трансдермальных составов. Его текущие интересы включают перевод измерений проникновения in vitro на in vivo с использованием математического моделирования.
Книг по медицине и наукам о здоровье @ Amazon.com
С задней стороны обложки
Усилители чрескожного проникновения в формате мини-серии, состоящей из пяти томов, представляют собой наиболее полный справочник по методам усиления — как хорошо известным, так и недавно введенным — в области дермальной / трансдермальной доставки лекарств.Подробно описан широкий спектр как химических, так и физических методов, используемых для улучшения доставки лекарств через кожу. Охватываются все аспекты доставки лекарств и измерения проникновения, а также представлены последние результаты по структуре и функциям кожи, математике проникновения через кожу и современным аналитическим методам, адаптированным для оценки и измерения проникновения. Предлагая подробное описание методов, используемых в настоящее время для улучшения проникновения, эта книга будет полезна для исследователей, ученых-фармацевтов, практиков, студентов и ученых-дерматологов или дерматологов.
Об авторе
Ховард И. Майбах — профессор дерматологии Калифорнийского университета в Сан-Франциско. Он является ведущим специалистом в области дерматотоксикологии и дерматофармакологии, в которых он провел много оригинальных исследований и написал очень много, в общей сложности более 2500 публикаций в качестве ведущего или соавтора. Профессор Майбах работал в редакционных советах более 30 научных журналов и является членом многих профессиональных обществ, включая Американскую академию дерматологии и Международную комиссию по гигиене труда.Он также был удостоен множества наград как в Соединенных Штатах, так и за рубежом. Нина Драгичевич-Джурич окончила фармацевтический факультет Белградского университета в 1999 году, а затем получила степень магистра и доктора наук (с отличием, доктор естественных наук) в области фармацевтических технологий в Белградском университете и Университете Фридриха-Шиллера. , Йена соответственно. Д-р Драгичевич-Джурич является аккредитованным специалистом в области фармацевтических технологий. С 2007 года отвечает за приготовление комбинированных препаратов в аптеках государственной фармацевтической компании «Апотека Белград» в Белграде.Она публиковалась в различных международных журналах.
тестов на проникновение спермы | Мичиган Медицина
Обзор теста
Тесты на проникновение сперматозоидов проверяют, может ли мужская сперма проходить через цервикальную слизь и фаллопиевы трубы, чтобы соединиться с яйцеклеткой (оплодотворить ее). Этот тест обычно проводится, когда пара не может забеременеть (бесплодие).
Существуют различные тесты на проникновение спермы.
- Тест на проникновение в слизь сперматозоидов проверяет, могут ли мужские сперматозоиды проходить через цервикальную слизь.Этот тест проводится не очень часто, потому что существуют другие тесты на фертильность, которые дают больше информации о проблеме фертильности.
- Анализ проникновения сперматозоидов проверяет, может ли мужская сперма соединиться с яйцеклеткой. (Это также называется тестом яйцеклетки, свободной от зоны, или тестом хомяка.) В лаборатории сперму смешивают с яйцами хомяка. Измеряется количество сперматозоидов, проникающих в яйцеклетку. Этот тест чаще всего делают в специальных центрах репродуктивного здоровья, которые проводят экстракорпоральное оплодотворение.
Почему это делается
Можно сделать тесты на проникновение спермы:
- Когда другие тесты не обнаружили причину бесплодия.
- Чтобы увидеть, как функционируют сперматозоиды, когда анализ спермы выявил некоторые проблемы. Проблемы могут заключаться в медленном движении сперматозоидов или ненормальном внешнем виде.
- Для тестирования спермы перед экстракорпоральным оплодотворением.
Как подготовить
Поговорите со своим врачом о любых проблемах, которые у вас есть относительно необходимости теста, связанных с ним рисков, того, как он будет проводиться или что будут означать результаты.
Тест на проникновение в слизь
Женщинам этот тест нужно делать во время овуляции. Следуйте инструкциям врача по проверке уровня лютеинизирующего гормона (ЛГ) в моче. Когда вы проверяете свой уровень ЛГ, делайте анализ мочи в середине или поздно утром. Не пейте жидкости этим утром, пока не сделаете тест. Если ваш тест показывает, что у вас овуляция, вызовите врача на следующий день.
У мужчин образец спермы собирается после взятия образца цервикальной слизи.Вы не должны выпускать свою сперму (эякулят) за 2 дня до теста. Важно не оставаться без эякуляции дольше, чем за 5 дней до теста.
Анализ проникновения спермы (SPA)
SPA требует только взятия пробы спермы.
Для мужчин важно, чтобы вы не выпускали свою сперму (эякулят) в течение 2 дней до теста. Но не оставайтесь без эякуляции дольше, чем за 5 дней до теста.
Как это делается
Тест на проникновение в слизь
Для теста на проникновение сперматозоидов будут взяты образцы цервикальной слизи женщины и спермы мужчины.В лаборатории сперму добавляют к слизи в пробирке. Через 90 минут измеряется расстояние, на которое прошли сперматозоиды.
Для женщин: образец цервикальной слизи взят у женщины во время гинекологического осмотра.
Для мужчин: образец спермы собирается путем мастурбации. Сначала вы должны помочиться, а затем вымыть и ополоснуть руки и половой член, прежде чем собирать сперму в стерильную чашку. При взятии пробы не используйте лубриканты или презервативы. Если вы собираете образец спермы дома, обязательно доставьте его в лабораторию или клинику в течение 1 часа.Храните образец при температуре тела и вдали от прямых солнечных лучей. Не собирайте образец, занимаясь сексом, а затем забирая образец во время эякуляции, потому что влагалищная жидкость может быть смешана со спермой.
Анализ проникновения спермы (SPA)
Для SPA отбирается образец спермы. В лаборатории сперму смешивают с яйцами хомяка. Измеряется количество сперматозоидов, способных проникнуть в яйцеклетку.
Для мужчин: образец спермы собирается путем мастурбации.Сначала вы должны помочиться, а затем вымыть и ополоснуть руки и половой член, прежде чем собирать сперму в стерильную чашку. При взятии пробы не используйте лубриканты или презервативы. Если вы собираете образец спермы дома, обязательно доставьте его в лабораторию или клинику в течение 1 часа. Храните образец при температуре тела и вдали от прямых солнечных лучей. Не собирайте образец, занимаясь сексом, а затем забирая образец во время эякуляции, потому что влагалищная жидкость может быть смешана со спермой.
Каково это
Образец цервикальной слизи
Для женщин: при введении расширителя во влагалище вы можете почувствовать некоторое давление или легкую боль.Пластиковое или металлическое зеркало раздвигает стенки влагалища. Это позволяет вашему врачу осмотреть внутреннюю часть влагалища и шейку матки. Зеркало можно согреть водой или смазать вагинальной смазкой (например, K-Y Jelly). Постарайтесь максимально расслабить ноги и бедра.
Образец спермы
Для мужчин: сбор спермы не вызывает дискомфорта. Но вы можете смутиться из-за метода, использованного для его сбора. Если мастурбация противоречит вашим религиозным убеждениям, поговорите со своим врачом.
Риски
Очень мала вероятность возникновения проблем при отборе образца вагинальной жидкости или при отборе образца спермы.
Результаты
Тест на проникновение в слизь
В этом тесте используется донорская сперма и сперма партнера-мужчины. Оба образца спермы добавляются к образцу цервикальной слизи женщины. Донорская цервикальная слизь также может использоваться со слизью шейки матки женщины.
Проблема со спермой партнера, если:
- Сперма донора проникает в слизь, а сперма партнера — нет.
- Сперма партнера не проникает в цервикальную слизь женщины или донора.
Может возникнуть проблема со слизью женщины, если ни сперматозоиды, ни сперматозоиды не проникают в цервикальную слизь.
Нормальный: | Сперма проникает в слизь шейки матки и легко перемещается по ней. |
|---|---|
Ненормально: | Сперма не может проникнуть в слизь шейки матки или слипается в слизь. Слипание может означать, что у женщины или мужчины образовались антитела против сперматозоидов. Если антитела к сперматозоидам взяты из тела мужчины, при анализе его спермы также можно увидеть скопление. |
Анализ проникновения спермы (SPA)
Результаты основаны на количестве сперматозоидов, которые могут проникнуть в яйцеклетку.Это может варьироваться от лаборатории к лаборатории. Поговорите со своим врачом, чтобы узнать, нормальные ли ваши результаты.
Нормальный: | Сперма проникает в яйцеклетку хомяка. |
|---|---|
Ненормально: | Сперма не может проникнуть в яйцеклетку хомяка. |
Список литературы
Цитаты
- Пагана К.Д., Пагана Т.Дж. (2010). Руководство Мосби по диагностическим и лабораторным испытаниям , 4-е изд. Сент-Луис: Мосби Эльзевьер.
Кредиты
Текущий по состоянию на: 8 октября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Сара Маршалл, MD — Семейная медицина
Адам Хусни, MD — Семейная медицина
Кэтлин Ромито, MD — Семейная медицина
Феми Олатунбосун, MB, FRCSC — Акушерство и гинекология
По состоянию на 8 октября 2020 г.
Автор: Здоровый персонал
Медицинское обозрение: Сара Маршалл, доктор медицины, семейная медицина, Адам Хусни, доктор медицины, семейная медицина, Кэтлин Ромито, доктор медицины, семейная медицина, и MB Femi Olatunbosun, FRCSC — акушерство и гинекология
Болезненный половой акт (диспареуния) — Диагностика и лечение
Диагноз
Медицинское обследование при диспареунии обычно состоит из:
Подробная история болезни. Ваш врач может спросить, когда у вас началась боль, где она болит, как вы себя чувствуете и случается ли это с каждым сексуальным партнером и в каждой сексуальной позиции. Ваш врач может также узнать о вашем сексуальном анамнезе, хирургическом анамнезе и родах.
Не позволяйте смущению помешать вам ответить правдиво. Эти вопросы помогут понять причину вашей боли.
Гинекологический осмотр. Во время гинекологического осмотра врач может проверить наличие признаков раздражения кожи, инфекции или анатомических проблем.Он или она также может попытаться определить вашу боль, слегка надавив на ваши гениталии и мышцы таза.
Также можно провести визуальный осмотр влагалища с помощью инструмента, называемого расширителем, для разделения стенок влагалища. Некоторые женщины, имеющие болезненный половой акт, также испытывают дискомфорт во время гинекологического осмотра. Вы можете попросить остановить экзамен, если он будет слишком болезненным.
- Прочие испытания. Если ваш врач подозревает определенные причины болезненного полового акта, он или она может также порекомендовать ультразвуковое исследование органов малого таза.
Лечение
Варианты лечения зависят от причины боли.
Лекарства
Если боль усугубляется инфекцией или заболеванием, устранение ее причины может решить вашу проблему. Смена лекарств, вызывающих проблемы со смазкой, также может устранить ваши симптомы.
У многих женщин в постменопаузе диспареуния вызвана неадекватной смазкой из-за низкого уровня эстрогена.Часто это можно лечить с помощью местного эстрогена, наносимого непосредственно во влагалище.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов одобрило препарат оспемифен (осфена) для лечения умеренной и тяжелой диспареунии у женщин, у которых есть проблемы со смазыванием влагалища. Оспемифен действует как эстроген на слизистую оболочку влагалища.
Недостатком является то, что лекарство может вызывать приливы, а также сопряжено с риском инсульта, образования тромбов и рака слизистой оболочки матки (эндометрия).
Еще один препарат для облегчения болезненного полового акта — прастерон (Intrarosa).Это капсула, которую вы ежедневно помещаете во влагалище.
Другие методы лечения
Некоторые немедикаментозные методы лечения также могут помочь при диспареунии:
- Десенсибилизирующая терапия. Вы изучаете упражнения на расслабление влагалища, которые могут уменьшить боль.
Консультации или секс-терапия. Если секс в течение некоторого времени был болезненным, у вас может быть отрицательная эмоциональная реакция на сексуальную стимуляцию даже после лечения.Если вы и ваш партнер избегали близости из-за болезненного полового акта, вам также может потребоваться помощь в улучшении общения с партнером и восстановлении сексуальной близости. Разговор с психологом или сексопатологом может помочь решить эти проблемы.
Когнитивно-поведенческая терапия также может помочь в изменении негативных стереотипов мышления и поведения.
Образ жизни и домашние средства
Вы и ваш партнер можете свести к минимуму боль, немного изменив свой сексуальный распорядок:
- Изменить позиции. Если вы испытываете резкую боль во время укола, попробуйте другое положение, например, положение сверху. В этом положении вы можете регулировать проникновение на такую глубину, которая вам нравится.
- Общайтесь. Поговорите о том, что вам нравится, а что нет. Если вам нужно, чтобы ваш партнер двигался медленно, так и скажите.
- Не торопитесь. Более длительные прелюдии могут помочь стимулировать естественную смазку. Вы можете уменьшить боль, отложив проникновение до полного возбуждения.
- Используйте смазочные материалы. Личная смазка может сделать секс более комфортным. Пробуйте разные бренды, пока не найдете тот, который вам нравится.
Преодоление и поддержка
До тех пор, пока вагинальное проникновение не станет менее болезненным, вы и ваш партнер можете найти другие способы интимной близости. Чувственный массаж, поцелуи и взаимная мастурбация предлагают альтернативы половому акту, которые могут быть более комфортными, приносящими больше удовлетворения и веселее, чем ваш обычный распорядок дня.
Подготовка к приему
Разговор с врачом — это первый шаг к избавлению от болезненных ощущений во время полового акта.Ваш обычный врач может диагностировать и лечить проблему или направить вас к специалисту.
Что вы можете сделать
Чтобы подготовиться к беседе с врачом, составьте список:
- Ваши сексуальные проблемы, в том числе, когда они начались, как часто и при каких условиях возникают
- Ваша основная медицинская информация, , включая состояния, от которых вы лечитесь
- Все лекарства, витамины или другие добавки, которые вы принимаете, , включая дозы
- Вопросы, которые следует задать вашему врачу
Некоторые вопросы, которые следует задать своему врачу, включают:
- Что могло быть причиной моей проблемы?
- Какие изменения в образе жизни я могу сделать, чтобы улучшить свое положение?
- Какие методы лечения доступны?
- Какие книги или другие материалы для чтения вы можете порекомендовать? Какие сайты вы рекомендуете?
Чего ожидать от врача
Ваш врач может задать вам вопросы, в том числе:
- Как долго у вас был болезненный половой акт?
- Где вы чувствуете боль?
- Боль возникает каждый раз при половом акте или только в определенных ситуациях?
- Как складываются ваши отношения с партнером?
- Можете ли вы обсудить с партнером свои сексуальные проблемы?
- Доставляют ли вам боль несексуальные действия?
- Насколько сильно вы переживаете из-за своих сексуальных проблем?
- Есть ли у вас раздражение, зуд или жжение во влагалище?
- У вас когда-нибудь диагностировали гинекологическое заболевание или делали гинекологическую операцию?
Февраль07, 2020
.

 Прогрессирование заболевания с прорастанием в окружающие органы может быть обусловлено неправильным выбором врачебной тактики, нерегулярностью приема назначенных препаратов, отказом от оперативного лечения при медикаментозной резистентности состояния. У больных с хеликобактериозом пенетрации язвы способствует иммунодефицит.
Прогрессирование заболевания с прорастанием в окружающие органы может быть обусловлено неправильным выбором врачебной тактики, нерегулярностью приема назначенных препаратов, отказом от оперативного лечения при медикаментозной резистентности состояния. У больных с хеликобактериозом пенетрации язвы способствует иммунодефицит. Копрограмму используют для дифференциальной диагностики с другими патологиями пищеварительной системы. Для исключения кровотечения из язвы назначают реакцию Грегерсена на скрытую кровь. При подозрении на панкреатит дополнительно исследуют испражнения на уровень фекальной эластазы.
Копрограмму используют для дифференциальной диагностики с другими патологиями пищеварительной системы. Для исключения кровотечения из язвы назначают реакцию Грегерсена на скрытую кровь. При подозрении на панкреатит дополнительно исследуют испражнения на уровень фекальной эластазы. Цитоморфологическое исследование ткани, взятой из патологически измененной стенки желудка, проводится для исключения злокачественных новообразований. При язвенной болезни в биоптатах обнаруживают воспалительную инфильтрацию, при этом клетки нормального строения, без патологических митозов.
Цитоморфологическое исследование ткани, взятой из патологически измененной стенки желудка, проводится для исключения злокачественных новообразований. При язвенной болезни в биоптатах обнаруживают воспалительную инфильтрацию, при этом клетки нормального строения, без патологических митозов.