Что нужно знать об опухолях головного мозга
На вопросы по нейроонкологии отвечает Юрий Пестряков, заведующий отделением нейрохирургии краевой клинической больницы
Изображение отсутствует
— Юрий Яковлевич, можно ли просчитать риски возникновения опухоли головного мозга?
— Достоверно доказанные риски образования опухоли мозга – возраст старше 45 лет и наследственный фактор — наличие объемных процессов в мозге у прямых предков или родственников в одном поколении.
Достоверным риском возникновения опухоли является так же установленный контакт с канцерогенами и радиацией.
А вот курение и алкоголь не являются доказанными рисками для развития нейроонкологии.
— Какие виды опухолей бывают?
— Среди всей онкологии опухоли мозга занимают порядка 1,5-2%, их классификация очень сложная, она насчитывает более 100 пунктов. Объемные процессы можно разделить на несколько больших групп.
Во-первых, это опухоли, растущие непосредственно из клеток мозгового вещества. Они могут быть разной степени злокачественности.
Вторая группа – опухоли, которые растут из оболочек мозга. Они тоже могут быть разной степени злокачественности, но большинство, все-таки, доброкачественные.
Третья группа — опухоли, растущие из гипофиза. Клинически они проявляются по-разному. Течение заболевания зависит от того, в какой зоне гипофиза растет опухоль, выработка каких гормонов нарушена.
Случаются опухоли, растущие из черепно-мозговых нервов.
Бывают эмбриональные опухоли мозга. Преимущественно они диагностируются у детей и очень часто злокачественны, потому что состоят из малодифференцированных клеток.
Еще один большой раздел – метастазы, занесенные в головной мозг извне. Например, метастазирует рак легкого, молочной железы, почек, щитовидной железы, желудка и других органов.
— Как отличаются опухоли мозга с точки зрения опасности для жизни?
— По степени злокачественности. То есть, по скорости роста опухоли и, как следствие, по скорости наступления фатальных последствий для человека.
Имеет значение расположение опухоли. Есть «немые» зоны мозга, в которых опухоль может вырасти до больших размеров и никак себя не проявлять. А бывает наоборот: опухоль маленькая, но развивается в области, отвечающей за жизненно важные функции.
— Есть ли у опухоли мозга симптомы?
— Первый и главный – головная боль. Происхождение ее понятно: в черепе добавляется объем, повышается внутричерепное давление.
Боль может быть разная: утром, вечером, у кого-то связана со стрессом, у кого-то – нет. Но если головная боль появилась у здорового человека – это первый предиктор какого-то заболевания центральной нервной системы, и нужно срочно обратиться к врачу.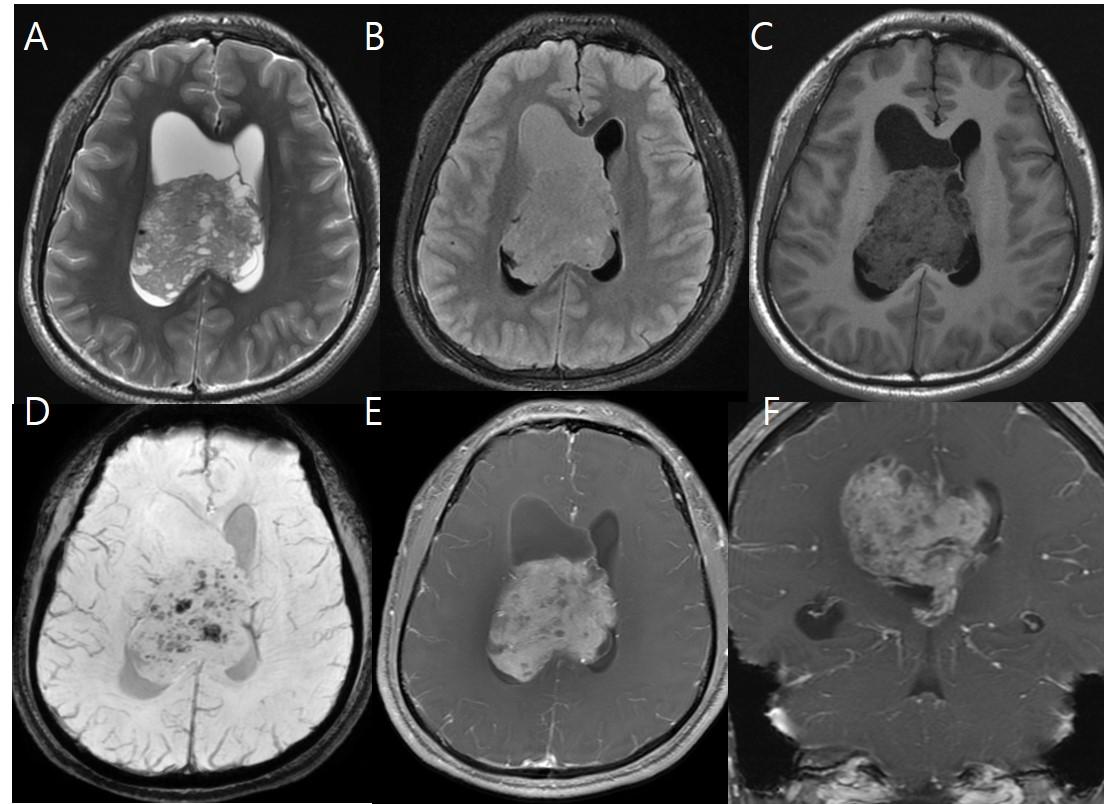
Еще один важный симптом – судороги, которые впервые появляются у здорового человека.
Если вдруг пропадают слух, обоняние или зрение, это также может быть связано с воздействием опухоли.
Итак общемозговые симптомы таковы: головная боль, реже — судороги.
— Как диагностируются опухоли мозга?
— Есть два информативных и сегодня весьма доступных метода – компьютерная томография и МРТ.
К слову, именно из-за распространенности томографов выросла выявляемость опухолей мозга. Раньше был один томограф на весь город, сейчас они на каждом углу. Люди порой идут сразу на компьютерную томографию, а уже с результатами – к врачу. Запущенных больных сегодня не так уж много.
Благодаря диагностике, растет количество операций — еще 17 лет назад, когда я только начинал работать в краевой больнице, мы делали 80-90 операций в год, а сейчас — более 300.
Но, по моим наблюдениям, онкологии все же стало больше.
— Как лечат опухоли мозга?
— Главный принцип остается неизменным: опухоль надо удалять.
Онкология онкологии рознь. Есть доброкачественные и злокачественные опухоли. Примеры вторых мы видим на социально защищенных людях – Дмитрии Хворостовском, Жанне Фриске, Михаиле Задорнове. У всех наших звезд была глиобластома, и сроки жизни с этим диагнозом очень коротки.
Ранее до 80% людей с глиобластомойне доживали до полугода. Сегодня часть пациентов живет более двух лет, и это победа. Причем победа не отдельно взятого хирурга, а всей команды, в том числе, пациента, ведь он должен иметь волю к жизни, бороться, терпеть и ждать, потому что на операции все не заканчивается – потом предстоит химиотерапия.
В Красноярске нейрохирургическая помощь доступна, есть все возможности для химиотерапии. У нас нет только радиохургии – это гамма-нож и кибер-нож – когда клетки опухоли с помощью нейронавигации уничтожаются целенаправленно и не страдает весь мозг.
У гамма-ножа есть противопоказания, он не всем подходит, поэтому клиник радиохирургии в мире немного.
Уровень нейрохирургии в краевой больнице достаточно высок, есть необходимое оснащение для выполнения самых сложных операций, государство обеспечивает оказание бесплатной нейрохирургической помощи, в то время как за границей стоимость нейрохирургических операций достигает десятков тысяч долларов.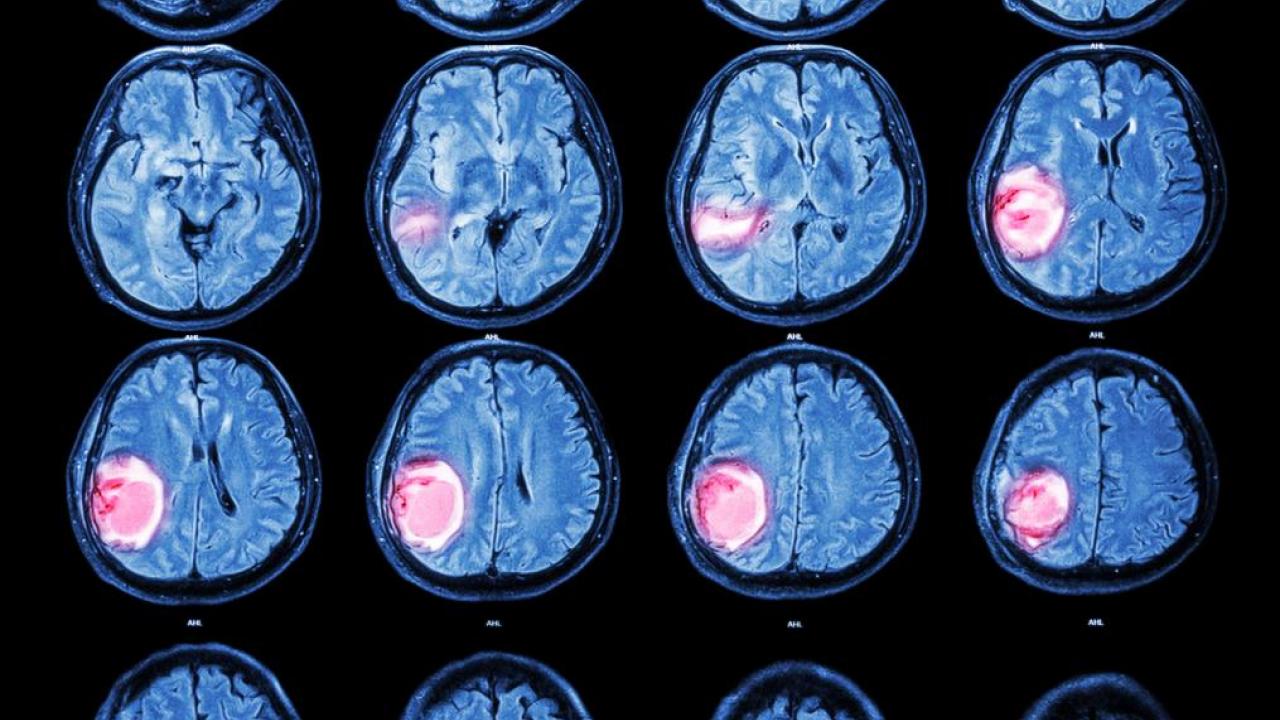
— Расскажите подробнее о глиобластоме. Можно ли от нее вылечиться?
— Глиобластома – злокачественная малодифференцированная опухоль, поражающая практически весь мозг. Ее невозможно радикально удалить.
Результат лечения во многом зависит от ткани, из которой состоит опухоль. Чем больше клетки опухоли родственны окружающим тканям, тем лучше прогноз, и наоборот. Глиобластома – опухоль из «примитивных», «зародышевых», недифференцированных клеток, которые стремительно размножаются. Прогноз очень плохой.
Таких пациентов мы оперировали по 4-5 раз, но опухоль возвращалась.
Но у меня в практике есть особый, уникальный случай – больной глиобластомой живет после операции больше 10 лет. Пациент был вовремя прооперирован, получил послеоперационное лечение. Я его часто вижу, опухоль не рецидивирует. Но говорить, что он полностью вылечился, все равно нельзя – опухоль может и через 10, и через 15 лет вернуться.
симптомы, признаки, причины и лечение рака головного мозга
Рак мозга – это процесс патологического преобразования клеток мозга или окружающих его оболочечных, железистых и костных тканей. В результате трансформации аномальные клетки начинают процесс бесконтрольного деления, из-за чего образуется опухоль, сдавливающая здоровые ткани и повышающая внутричерепное давление. В условиях ограниченного черепной коробкой пространства даже доброкачественное новообразование при отсутствии лечения может привести к инвалидности или даже к летальному исходу.
В результате трансформации аномальные клетки начинают процесс бесконтрольного деления, из-за чего образуется опухоль, сдавливающая здоровые ткани и повышающая внутричерепное давление. В условиях ограниченного черепной коробкой пространства даже доброкачественное новообразование при отсутствии лечения может привести к инвалидности или даже к летальному исходу.
Виды
Опухоли головного мозга подразделяются на:
- первичные – развивающиеся непосредственно из внутричерепных тканей;
- вторичные – развивающиеся из метастазов, распространяемых опухолью, расположенной в другом органе.
По месту образования различают опухоли:
- нейроэпителиальные, или глиомы – появляющиеся непосредственно в тканях мозга;
- оболочечные, или менингиомы – развивающиеся в тканях оболочек мозга;
- невриномы – берущие начало в клетках нервных волокон черепа;
- аденомы гипофиза – редко проявляющие злокачественные признаки;
- метастазы из других органов;
- дизэмбриогенетические новообразования, развивающиеся во время эмбрионального периода развития ребенка.

Симптомы
При появлении рака головного мозга симптомы на ранних стадиях носят локальный характер и зависят от места образования опухоли. Заболевание проявляется:
- нарушением чувствительности в отдельных частях тела, ухудшением ориентации в пространстве;
- нарушениями памяти;
- снижением мышечной активности вплоть до полного паралича;
- судорожными припадками эпилептического характера;
- поражениями слуха и снижением функции распознавания речи;
- частичной или полной зрительной дисфункцией;
- частичной или полной утратой способности к письму и устной речи;
- слабостью, быстрой утомляемостью;
- патологическими изменениями выработки гормонов гипофиза или гипоталамуса;
- изменениями характера, эмоциональной неуравновешенностью;
- снижением интеллектуального уровня;
- появлением галлюцинаций.
Первые признаки рака мозга проявляются незначительными изменениями в одной или нескольких перечисленных областях, но с течением времени ухудшение прогрессирует.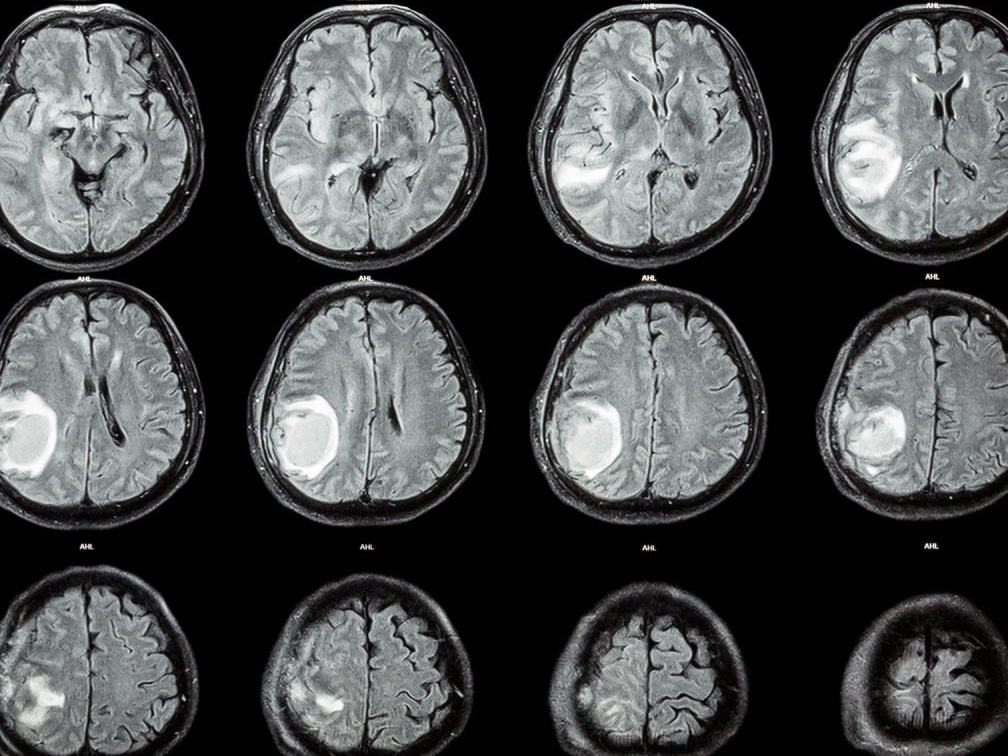
- постоянные головные боли высокой интенсивности, которые невозможно уменьшить при помощи анальгетиков;
- головокружения, вызванные сдавливанием мозжечка или снизившимся кровоснабжением структур мозга;
- рвоты, не зависящие от приема пищи.
Причины и факторы риска
Точные причины рака мозга до сих пор не выяснены, однако существуют определенные факторы риска, существенно повышающие вероятность развития новообразований:
- унаследованная от родителей или других близких родственников предрасположенность;
- работа на вредном производстве;
- длительное воздействие радиационного излучения;
- сниженная функция иммунной системы;
- инфицирование вирусом Эпштейна-Барр или цитомегаловирусом;
- черепно-мозговая травма в прошлом;
- мужской пол, пожилой возраст, принадлежность к белой расе.

Наличие одного или даже нескольких перечисленных признаков еще не означает, что у человека обязательно разовьется опухоль в головном мозге, однако риск появления болезни для этих людей повышен по сравнению с остальными.
Стадии
Поскольку признаки рака головного мозга появляются не сразу после начала болезни и длительное время остаются малозаметными, точное определение стадии развития опухоли является довольно сложной задачей. Онкологи различают четыре стадии заболевания.
- Патологические изменения затрагивают небольшое число клеток, локализованных на ограниченном участке мозга. Пациент испытывает периодические головные боли, появляется слабость, постоянная сонливость, часто возникает головокружение.
- Опухоль растет, проникает в ближайшие ткани, начинает сдавливать отдельные центры мозга. Это может проявляться судорожными приступами, периодической рвотой, нарушениями пищеварительной функции.
- Из-за стремительного роста опухоли хирургическое удаление злокачественных тканей становится почти невозможным.
 Симптоматика усиливается, появляются когнитивные нарушения, ухудшается координация движений. Характерный симптом третьей стадии – горизонтальный нистагм, или постоянное движение зрачков по горизонтали.
Симптоматика усиливается, появляются когнитивные нарушения, ухудшается координация движений. Характерный симптом третьей стадии – горизонтальный нистагм, или постоянное движение зрачков по горизонтали. - Опухоль разрастается настолько, что пациент испытывает постоянные головные боли, постепенно теряет функции поддержания жизненно важных процессов. При отсутствии лечения или его низкой результативности больной впадает в кому, за которой следует летальный исход.
Диагностика
Определить наличие опухоли головного мозга по симптомам затруднительно, особенно на ранних стадиях. Забор биоптата для гистологического исследования выполнить очень сложно, так как для этого необходимо провести полноценную нейрохирургическую операцию. При обследовании невролог назначает следующие виды диагностики:
-
электроэнцефалографию для выявления нарушений работы мозга;
-
Эхо-ЭЭГ для проверки внутричерепного давления;
- офтальмоскопию, чтобы исключить ухудшение зрительной функции из-за глазных патологий;
-
КТ головного мозга – основное исследование, которое позволяет обнаружить опухоль, установить ее размеры, наличие кровоизлияний, кальцификатов и других патологических изменений в тканях;
-
МРТ головного мозга – дополняющее КТ исследование, необходимое для уточнения изменений в мягких тканях мозга;
-
МРТ сосудов головы – для исследования изменений в структуре кровоснабжения мозга и других тканей;
-
ПЭТ головного мозга – для выявления уровня злокачественности новообразования.

Если будет принято решение о проведении операции, обязательно проводится гистологическое исследование удаленных опухолевых тканей, чтобы определить гистологический тип опухоли и уровень дифференцировки клеток.
Внимание!
Вы можете бесплатно получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (высокотехнологичной медицинской помощи).
Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7 (495) 775-73-60 , или можете прочитать более подробно здесь…
Лечение
По поводу лечения онкологии головного мозга следует обращаться к неврологу либо нейрохирургу. Исходя из стадии развития и локализации опухоли, врач выбирает наиболее подходящие в каждом случае методы лечения.
-
Нейрохирургия.
 Удаление злокачественного новообразования – наиболее эффективный способ, гарантирующий полное избавление от болезни. Вмешательство возможно на первой и частично на второй стадии заболевания, однако многое здесь зависит от местонахождения опухоли и ее близости к жизненно важным центрам мозга. Эффективность действий хирургов возросла благодаря применению лазерной и ультразвуковой техники.
Удаление злокачественного новообразования – наиболее эффективный способ, гарантирующий полное избавление от болезни. Вмешательство возможно на первой и частично на второй стадии заболевания, однако многое здесь зависит от местонахождения опухоли и ее близости к жизненно важным центрам мозга. Эффективность действий хирургов возросла благодаря применению лазерной и ультразвуковой техники.
-
Лучевая терапия. Удаление злокачественных клеток при помощи ионизированного излучения применяется как вспомогательное средство после операции, а также как основное – в случаях, когда вмешательство невозможно. Интенсивность и продолжительность облучения в каждом случае подбирается индивидуально, в соответствии с размерами и локализацией патологической области, типом измененных клеток и другими характеристиками.
-
Химиотерапия. Для лечения опухолей головного мозга препараты подобрать сложно из-за наличия гемоэнцефалического барьера.
 Как правило, их назначают в сочетании с лучевой терапией, причем курс составляют из нескольких дополняющих друг друга препаратов. Курсы продолжительностью 1-3 недели проводят под постоянным контролем изменений крови.
Как правило, их назначают в сочетании с лучевой терапией, причем курс составляют из нескольких дополняющих друг друга препаратов. Курсы продолжительностью 1-3 недели проводят под постоянным контролем изменений крови.
-
Криохирургия. Уничтожение опухолевой ткани при помощи замораживания приносит пользу в тех случаях, когда традиционная операция затруднена близостью жизненно важных центров или глубоким расположением патологического участка. Криохирургическое вмешательство может использоваться как основной метод или как дополнение к обычной хирургии, лазерному и химическому воздействию.
-
Симптоматическое лечение. Если опухоль обнаружена слишком поздно, и любые из перечисленных методов не достигнут результата, больному назначают терапию, направленную на уменьшение симптоматики и улучшение качества жизни. Это глюкокортикостероиды, седативные и противорвотные препараты, НПВП для купирования болей, а также наркотические анальгетики.

Прогнозы
Успех лечения зависит от своевременности обнаружения заболевания. Если терапия начата на первой или второй стадии рака мозга, показатель пятилетней выживаемости составляет, по разным оценкам, 80-85% пациентов. При позднем обнаружении болезни благоприятный результат возможен примерно для 31% больных. Однако следует помнить, что онкозаболевания относятся к одной из наименее изученных областей медицины, поэтому никогда не следует отказываться от шансов на жизнь, даже в самых запущенных случаях болезни.
Профилактика
Основные меры по профилактике рака мозга заключаются в устранении неблагоприятных факторов внешней среды и раннем обнаружении опухолей, а также в лечении онкозаболеваний других органов, чтобы избежать метастазирования в церебральные ткани. Необходимо исключить чрезмерную инсоляцию, влияние онкогенных соединений, прием биоактивных препаратов.
Реабилитация
Восстановление после хирургической операции включает ряд мероприятий, направленных на восстановление жизненно важных умений и навыков:
- ЛФК для восстановления координации и двигательной активности;
- занятия с логопедом для стабилизации речевой функции;
- физиотерапевтическое общеукрепляющее лечение;
- прием препаратов для улучшения памяти.

Вопросы и ответы
Как понять, что у тебя рак мозга?
На начальных стадиях болезни симптомы рака мозга легко спутать с признаками обычного утомления, легкой простуды, неврологического или кардиозаболевания. Чтобы быть уверенным в отсутствии болезни, необходимо пройти обследование на компьютерном томографе, которое позволяет обнаружить опухоль в начальной фазе развития.
Лечится ли рак мозга?
При своевременном обнаружении опухоли, вовремя и качественно проведенном хирургическом лечении возможно стопроцентное восстановление здоровья.
От чего бывает рак мозга?
Опухоль в тканях мозга развивается из-за того, что одна или несколько клеток начинают процесс аномального деления. При этом патологически измененные клетки теряют свою первоначальную функцию и способны только к быстрому делению, из-за чего размеры опухоли быстро растут. Какие механизмы запускают этот процесс, установить пока не удалось.
Какие механизмы запускают этот процесс, установить пока не удалось.
Внимание!
Вы можете бесплатно вылечить это заболевание и получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (выскокотехнологичной медицинской помощи).
Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7(495) 775-73-60, или на странице ВМП по ОМС
Список источников
- U,Zimmermann M,Moser O,Rutkowski S,Warmuth-Metz M,Pietsch T,Kortmann RD,Faldum, A,Fleischhack G „Treatment of recurrent primitive neuroectodermal tumors (PNET) in children and adolescents with high-dose chemotherapy (HDC) and stem cell support: results of the HITREZ 97 multicentre trial.“, Journal of neuro-oncology 2014
- Gilsbach JM. Immediate postoperavite CT contrast enhancement following surgery of cerebral tumoral lesions. J Comput Assist Tomogr 1998
- Раздольский Иван Яковлевич.
 Опухоли головного мозга. Клиника и диагностика опухолей головного мозга. 1958.
Опухоли головного мозга. Клиника и диагностика опухолей головного мозга. 1958.
Опухоль головного мозга | barnaclínic+
ХИРУРГИЯ ОПУХОЛИ МОЗГА
При хирургии опухоли мозга в первую очередь очень важно точное планирование. Barnaclinic+ располагает наиболее современными технологическими ресурсами, чтобы добиться максимально возможного объема удаления опухоли с минимальными повреждениями. Эти ресурсы следующие: нейронавигация (система, позволяющая локализовать любую мозговую структуру с высокой точностью), Интраоперационный Магнитный Резонанс (является необходимым инструментом, чтобы контролировать в каждый момент вмешательства количество опухоли, оставшееся для удаления и в какой зоне) и физиологический нейромониторинг (это ресурс, позволяющий узнать какие зоны мозга могут быть удалены и какие нет в зависимости от важности функций, таких как, в основном, движение и речь).
Хирургическая операция обычно проводится под общей анестезией. В некоторых случаях, когда необходимо контролировать функции речи во время удаления опухоли головного мозга, пациент может быть оперирован в сознании под местной анестезией. Во время хирургического вмешательства, когда пациент в сознании и не чувствует боль, он принимает участие во время короткого периода удаления опухоли в зоне, прилегающей к языковым центрам. В остальное время хирургического вмешательства пациент в глубоком наркозе.
На техническом уровне, хирургия опухоли головного мозга cостоит в открытии отверстия в кости, чтобы получить наиболее прямой доступ к повреждению, избегая причинять повреждения. С помощью хирургического микроскопа и с очень точным инструментарием для удаления, опухоль мозга постепенно максимально удаляется в зависимости от зоны и функций.
По завершению операции, производится закрытие различных слоев (мозговые оболочки, кость, кожа). В некоторых случаях устанавливается подкожный дренаж для предотвращения возникновения подкожных гематом.
В некоторых случаях устанавливается подкожный дренаж для предотвращения возникновения подкожных гематом.
После оперативного вмешательства пациента переводят в реанимационное отделение, где он находится 24 часа. При отсутствии осложнений, на следующий день его переводят в обычную палату, где он постепенно восстанавливается на протяжении 5 — 6 дней.
Исследование извлеченных тканей получают через 7-10 дней после вмешательства с подробным анализом. Исходя из этого исследования, принимается решение о назначении последующего лечения.
Опухоль мозга: как заподозрить, ПЭТ-Технолоджи
Специфических симптомов для выявления того или иного новообразования головного мозга нет. Однако существуют общие признаки, позволяющие заподозрить развитие доброкачественной или злокачественной опухоли мозга. При их обнаружении не стоит медлить с визитом к врачу: во-первых, потому что их тяжесть со временем будет возрастать, а во-вторых, современная медицина располагает прекрасным инструментом для безболезненного лечения опухолей мозга — системой КиберНож.
Поскольку образование располагается внутри черепа, его рост проявляется во внешнем облике крайне редко, а вот заметить неврологические нарушения обычно не составляет труда. Врач диагностирует опухоль, исходя из жалоб пациента, неврологического осмотра, и используя данные магнитно-резонансной томографии. Некоторые наследственные нарушения (нейрофиброматоз, туберозный склероз) могут значительно повышать риск возникновения опухолей мозга, в частности — шванном и менингиом. Влияние других факторов, например, частоты пользования мобильным телефоном, широко обсуждается, но по результатам крупных статистических исследований не доказано.
Приведенные ниже симптомы — не повод ставить себе диагноз, но свидетельство того, что нужно обеспокоиться своим здоровьем и немедленно обратиться к врачу. Эти признаки могут свидетельствовать как о развитии злокачественной опухоли, так и о росте доброкачественной, уже достигшей значительных размеров.
Наиболее частым симптомом, который испытывает половина пациентов с опухолями головного мозга, служит продолжительная головная боль. С каждым днем она становится всё тяжелее, а наибольшей интенсивности достигают ночью и в часы перед пробуждением. Боль может усиливаться при кашле и физической активности, может сопровождаться рвотой. При этом обезболивающие препараты, которые раньше эффективно справлялись с болью, перестают действовать.
С каждым днем она становится всё тяжелее, а наибольшей интенсивности достигают ночью и в часы перед пробуждением. Боль может усиливаться при кашле и физической активности, может сопровождаться рвотой. При этом обезболивающие препараты, которые раньше эффективно справлялись с болью, перестают действовать.
Не менее частым симптомом служат судороги. Причем наступают они внезапно, а после их прекращения ощущается тяжесть в голове, болезненность в мышцах, сонливость. Но и сами по себе непреодолимые сонливость и вялость могут быть признаком того, что опухоль достигла значительных размеров. Если не приступить к её лечению, больной может впасть в кому.
Нарушения зрения могут быть самыми разнообразными: в поле зрения появляются яркие вспышки, изображение двоится, затуманивается или его четкость может внезапно теряться и восстанавливаться. Разный размер зрачков или одностороннее ухудшение слуха также служат поводом для беспокойства.
Четверть больных опухолями мозга страдают от депрессии и потери интереса к тем вещам, которыми раньше занимались с увлечением. Также стоит обратить внимание на ухудшение памяти, особенно заметным этот симптом становится в тех случаях, когда становиться невозможно вспомнить недавние события. Потеря концентрации — также вполне четкий симптом: если человек не может запланировать и справиться больше чем с одной из повседневных или профессиональных задач, с которые он легко решал раньше — необходима консультация врача.
Также стоит обратить внимание на ухудшение памяти, особенно заметным этот симптом становится в тех случаях, когда становиться невозможно вспомнить недавние события. Потеря концентрации — также вполне четкий симптом: если человек не может запланировать и справиться больше чем с одной из повседневных или профессиональных задач, с которые он легко решал раньше — необходима консультация врача.
Для лечения злокачественных и доброкачественных поражений мозга без боли и разрезов в современных клиниках широко используется КиберНож. В Центре ядерной медицины в Уфе с успехом применяют эту радиохирургическую систему при широком спектре опухолей.
Следующий раздел
Профилактика
онкологических
заболеваний
симптомы, виды, лечение и специалисты
Что такое опухоль головного мозга?
К опухолям головного мозга в медицине обычно относят все внутричерепные новообразования. Опухоли головного мозга, встречаясь у около 2 % взрослых, составляют лишь незначительную долю всех раковых заболеваний. Они достаточно редки. Однако в детстве опухоли головного мозга встречаются чаще, чем другие виды рака, и занимают второе место по распространенности.
Опухоли головного мозга, встречаясь у около 2 % взрослых, составляют лишь незначительную долю всех раковых заболеваний. Они достаточно редки. Однако в детстве опухоли головного мозга встречаются чаще, чем другие виды рака, и занимают второе место по распространенности.
Гораздо более распространенными, чем фактические опухоли головного мозга, которые возникают непосредственно из церебральной ткани, являются метастазы в мозг, то есть вторичные очаги, возникшие при перемещении раковых клеток из другой части организма. Во многих случаях метастазы в мозг вызваны раком легких, молочной железы или меланомой. Эти опухолевые клетки поступают в мозг с лимфатическими или кровеносными сосудами и затем там оседают.
Какие опухоли головного мозга существуют?
Опухоли головного мозга могут происходить из различных типов клеток и а зависимости от этого классифицироваться следующим образом:
- Нервные клетки: невриномы
- Клетки мозговой оболочки: менингиомы
- Жировая ткань: липомы
- Иммунные клетки: лимфомы
- Астроциты: астроцитомы
- Глиальные клетки: глиобластомы
Опухоли головного мозга также классифицируются по степени роста, вытеснения нормальных клеток и метастазирования. Таким образом, Всемирная организация здравоохранения (ВОЗ) разделяет опухоли головного мозга на различные степени, чтобы иметь возможность оценить опасность и прогноз:
Таким образом, Всемирная организация здравоохранения (ВОЗ) разделяет опухоли головного мозга на различные степени, чтобы иметь возможность оценить опасность и прогноз:
- I степень по ВОЗ: доброкачественная, медленный рост, очень хороший прогноз
- II степень по ВОЗ: все еще доброкачественная, риск перехода в злокачественную опухоль
- III степень по ВОЗ: уже злокачественная
- IV степень по ВОЗ: очень злокачественная, быстрый рост опухоли, плохой прогноз
Доброкачественные опухоли головного мозга
Доброкачественная опухоль головного мозга растет медленно и обычно имеет четкие границы с прилегающей здоровой мозговой тканью. Наиболее распространенные доброкачественные опухоли головного мозга:
- астроцитома
- олигодендроглиома
- олигоастроцитома
Злокачественные опухоли головного мозга
Напротив, злокачественная опухоль головного мозга, как правило, быстро растет и разрушает окружающие ткани, демонстрируя так называемый инфильтративный рост. Наиболее распространенные злокачественные опухоли головного мозга:
Наиболее распространенные злокачественные опухоли головного мозга:
- глиомы
- менингиомы
- опухоли гипофиза
- невромы
- метастазы
Опухоли головного мозга у детей
Опухоли головного мозга являются наиболее распространенными солидными формами рака у детей младше 15 лет. Кроме того, опухоли головного мозга являются второй по значимости причиной смерти при раке у детей и подростков. Опухоли головного мозга значительно отличаются от таковых у взрослых. Наиболее распространенные опухоли ЦНС у детей (по порядку):
- астроцитомы
- медуллобластомы
- эпендимомы
Диагноз «опухоль головного мозга» обычно несет большую психологическую нагрузку для больного ребенка, его братьев и сестер и родителей. Поэтому крайне важен комплексный уход с участием родителей и текущая жизненная ситуация.
Признаки и симптомы опухолей головного мозга
Опухоли головного мозга могут вызывать различные симптомы. Какие проявления заболевания появляются у человека, зависит от типа опухоли и ее расположения. При медленном росте опухоли мозг может адаптироваться, при этом его незатронутые области принимают на себя функции поврежденных. Это объясняет, почему иногда очень большие опухоли головного мозга не вызывают дискомфорта в течение длительного времени и поэтому остаются незамеченными. Только при стремительном росте и, следовательно, быстром подавлении и нарушении функций головного мозга возникают такие симптомы, как: рвота, помутнение зрения, эпилептические припадки, паралич, нарушения речи, головные боли и изменения в поведении и личности. Часто симптомы неспецифичны, и многие из этих признаков можно увидеть и правильно интерпретировать только спустя какое-то время.
Какие проявления заболевания появляются у человека, зависит от типа опухоли и ее расположения. При медленном росте опухоли мозг может адаптироваться, при этом его незатронутые области принимают на себя функции поврежденных. Это объясняет, почему иногда очень большие опухоли головного мозга не вызывают дискомфорта в течение длительного времени и поэтому остаются незамеченными. Только при стремительном росте и, следовательно, быстром подавлении и нарушении функций головного мозга возникают такие симптомы, как: рвота, помутнение зрения, эпилептические припадки, паралич, нарушения речи, головные боли и изменения в поведении и личности. Часто симптомы неспецифичны, и многие из этих признаков можно увидеть и правильно интерпретировать только спустя какое-то время.
Опухоли головного мозга – диагностика
Если у доктора есть подозрение, что у его пациента опухоль головного мозга, необходимо провести различные обследования. Прежде всего, в ходе разговора с пациентом узнают о жалобах и собирают анамнез. Решающую роль в диагностике играют, в частности, так называемые методы визуализации, при которых различными способами получают изображения головы, например,
Решающую роль в диагностике играют, в частности, так называемые методы визуализации, при которых различными способами получают изображения головы, например,
- магнитно-резонансная томография (МРТ) с контрастным веществом и без него
- магнитно-резонансная спектроскопия (MРС)
- компьютерная томография (КТ)
- позитронно-эмиссионная томография (ПЭТ)
Эти методы визуализации могут быть дополнены дальнейшей диагностикой, а именно:
- исследование спинномозговой жидкости
- электроэнцефалография
- ангиография
Чтобы выяснить, из какой ткани произошла опухоль, берут ее образец. Он затем исследуется под микроскопом, а также с помощью химических методов. Важную роль в прогнозе и терапии также играет изучение генома опухолевой клетки.
Варианты лечения опухолей головного мозга
При опухолях головного мозга первым шагом обычно является операция, составляющая основу для диагностики и терапии. Однако операбельность зависит от локализации и размера опухоли. Поверхностные опухоли более доступны, чем те, которые расположены глубоко и скрыты чувствительными областями мозга. Также часто бывает, что одной лишь операции недостаточно. В этих случаях добавляются другие терапевтические подходы, а именно химио- и лучевая терапия. При химиотерапии в организм через кровоток вводятся лекарства. Эти препараты повреждают быстро растущие клетки, коими являются опухолевые. Лучевая терапия целенаправленно воздействует высокомощным излучением на нужный участок. В результате клетки-мишени повреждаются или умирают.
Однако операбельность зависит от локализации и размера опухоли. Поверхностные опухоли более доступны, чем те, которые расположены глубоко и скрыты чувствительными областями мозга. Также часто бывает, что одной лишь операции недостаточно. В этих случаях добавляются другие терапевтические подходы, а именно химио- и лучевая терапия. При химиотерапии в организм через кровоток вводятся лекарства. Эти препараты повреждают быстро растущие клетки, коими являются опухолевые. Лучевая терапия целенаправленно воздействует высокомощным излучением на нужный участок. В результате клетки-мишени повреждаются или умирают.
Целью терапии всегда является полное удаление опухоли. Если это невозможно, операция все-таки может быть полезна для уменьшения размера опухоли и устранения симптомов неврологических нарушений. Здесь на первый план выходит улучшение качества жизни.
Прогноз и продолжительность жизни
Злокачественные опухоли у детей часто имеют более благоприятный прогноз, чем у взрослых. В зависимости от степени согласно ВОЗ ожидаемая продолжительность жизни может сильно различаться. При опухолях I степени пациент может считаться вылеченным после полного удаления опухоли, в то время как при агрессивной глиобластоме IV степени по ВОЗ излечение невозможно. По статистике, время выживания пациентов с глиобластомой после постановки диагноза в среднем составляет от 12 до 14 месяцев, но в отдельных случаях может быть значительно больше. Кроме того, для оценки прогноза необходимо учесть физическое состояние, возраст, сопутствующие заболевания и социальную поддержку.
В зависимости от степени согласно ВОЗ ожидаемая продолжительность жизни может сильно различаться. При опухолях I степени пациент может считаться вылеченным после полного удаления опухоли, в то время как при агрессивной глиобластоме IV степени по ВОЗ излечение невозможно. По статистике, время выживания пациентов с глиобластомой после постановки диагноза в среднем составляет от 12 до 14 месяцев, но в отдельных случаях может быть значительно больше. Кроме того, для оценки прогноза необходимо учесть физическое состояние, возраст, сопутствующие заболевания и социальную поддержку.
Какие врачи и клиники являются специалистами по лечению опухолей головного мозга?
При лечении опухолей головного мозга вместе в междисциплинарной команде работают специалисты в области неврологии, нейрорадиологии, нейрохирургии и лучевой терапии. В клиниках эти команды собираются на регулярные консилиумы по лечению опухолей, чтобы обсудить каждого пациента индивидуально. Если пациент является ребенком или подростком, на консультации также присутствует педиатр.
Естественно, тот, кто нуждается во враче, желает получить лучшую медицинскую помощь. Пациент задается вопросом, где можно найти лучшую клинику. Поскольку на данный вопрос нельзя дать объективный ответ, а авторитетный врач никогда не будет утверждать, что он является лучшим, можно полагаться только на его опыт.
Мы поможем вам найти специалиста для лечения вашего заболевания. Все указанные врачи и клиники были проверены нами на предмет их высочайшей квалификации в области лечения опухолей головного мозга. Они ожидают ваших вопросов или пожеланий относительно лечения.
Источники:
- Луи и др.: Классификация опухолей центральной нервной системы согласно Всемирной организации здравоохранения 2016 года: резюме. В кн .: Acta Neuropathologica. Том 131, 2016, дата издания: 10.1007 / s00401-016-1545-1, стр. 803-820.
- Ройсс и др.: IDH-мутантные диффузные и анапластические астроцитомы имеют сходный возраст и незначительное различие в выживаемости: проблема классификации для ВОЗ.
 В кн .: Acta Neuropathologica. Том 129, 2015, дата изд.: 10.1007 / s00401-015-1438-8, с. 867-873.
В кн .: Acta Neuropathologica. Том 129, 2015, дата изд.: 10.1007 / s00401-015-1438-8, с. 867-873. - Веллер и др.: Глиомы: современные разработки в области диагностики и терапии. В кн .: Deutsches Ärzteblatt. Том 113, 2016, дата изд.: 10.3238 / PersOnko, с. 18-20.
- Рехт и др.: Лечение глиомы на ранней стадии. В: UpToDate. 2017 г.
- Международное агентство по исследованию рака: Классификация ВОЗ опухолей центральной нервной системы. Всемирная организация здравоохранения 2016, ISBN 978-9-283-24492-9.
- Ван ден Бент: Клинические особенности, патология и прогностические факторы при олигодендроглиальных опухолях. В: UpToDate. 2015
Опухоль головного мозга —
Организм человека состоит из большого числа разнообразных клеток, каждая из которых имеет отдельные функции. Подавляющее большинство этих клеток на протяжении всей нашей жизни живет и умирает. На месте умерших, появляются новые клетки, которые образуются путем деления. Таким образом, обеспечивается здоровое состояние организма и восстанавливается работоспособность всех его функций. Восстановление путем деления клеток связано с определенной зкономерностью, которая сложилась на протяжении миллионов лет эволюционного развития человечества и как правило, без каких-либо отклонений складывается в течение всей жизни человека. Тем не менее, болезни, наследственные факторы и воздействия внешной среды отрицательно сказываются на правильном функционировании клеток организма, утрачивающих способность контролировать свой рост, начиная, при этом, расти и делиться с очень большой скоростью, в значительной степени превышая допустимые нормы. Эти поврежденные клетки образуют опухоли, называемые популяцией неправильно развивающихся клеток. То же самое справедливо и для других клеток, содержащихся в головном мозге и нервной системе. Каждый год, примерно 16 000 человек диагностируется опухолью головного мозга.
Таким образом, обеспечивается здоровое состояние организма и восстанавливается работоспособность всех его функций. Восстановление путем деления клеток связано с определенной зкономерностью, которая сложилась на протяжении миллионов лет эволюционного развития человечества и как правило, без каких-либо отклонений складывается в течение всей жизни человека. Тем не менее, болезни, наследственные факторы и воздействия внешной среды отрицательно сказываются на правильном функционировании клеток организма, утрачивающих способность контролировать свой рост, начиная, при этом, расти и делиться с очень большой скоростью, в значительной степени превышая допустимые нормы. Эти поврежденные клетки образуют опухоли, называемые популяцией неправильно развивающихся клеток. То же самое справедливо и для других клеток, содержащихся в головном мозге и нервной системе. Каждый год, примерно 16 000 человек диагностируется опухолью головного мозга.
Опухоли подразделяются на две основные группы: доброкачественные (benign) и злокачественные (malign) опухоли. Доброкачественные опухоли представляют собой группу клеток, рост которых не вызывает риск развития рака. Как правило, их можно удалять, они не восстанавливаются и не повторяются, кроме того, не распространяются на окружающую здоровую ткань, не вызывая при этом, нарушений ее функций. Доброкачественные опухоли головного мозга имеют четко выраженные границы, благодаря чему имеется возможность удаления таких клеток при помощи хирургического вмешательства. Тем не менее, давление, оказываемое этими клетками на другие нормальные ткани головного мозга, может помешать нормальному функционированию здоровых клеток.
Доброкачественные опухоли представляют собой группу клеток, рост которых не вызывает риск развития рака. Как правило, их можно удалять, они не восстанавливаются и не повторяются, кроме того, не распространяются на окружающую здоровую ткань, не вызывая при этом, нарушений ее функций. Доброкачественные опухоли головного мозга имеют четко выраженные границы, благодаря чему имеется возможность удаления таких клеток при помощи хирургического вмешательства. Тем не менее, давление, оказываемое этими клетками на другие нормальные ткани головного мозга, может помешать нормальному функционированию здоровых клеток.
Злокачественные опухоли головного мозга содержат раковые клетки, которые представляют серьезную угрозу для жизни человека. Такие клетки очень быстро растут и распространяются на окружающую здоровую ткань, препятствуя их нормальному функционированию. Как правило, подобно деревьям, такие клетки имеют способность пускать корни, за счет которых они, забирая из здоровой ткани мозга необходимые вещества, обеспечивают свое питание, рост и жизнедеятельность.
В связи с тем, что мозг довольно сильно защищен, ограничивающей его, черепной коробкой (черепом), центральная нервная система очень чувствительна к перепадам давления. Таким образом, несмотря на отсутствие в своем составе раковых клеток, некоторые доброкачественные опухоли оказывают давление на важные структурные ткани головного мозга, которые могут нести серьезный риск для жизни.
Первичные опухоли (primer), возникающие в тканях мозга, называется опухолью мозга. Вторичные опухоли головного мозга (sekonder) образуются вне пределах головного мозга, которые позже распространяются на ткани головного мозга. Опухоли головного мозга классифицируются в зависимости от типа ткани области их образования. Наиболее распространенными первичными опухолями головного мозга являются глиомы, которые развиваются из глиальных клеток, представляющих собой строительный материал соединительной или опорной ткани центральной нервной системы.
Ниже приведены очень краткие сведения о наиболее распространенных опухолях головного мозга.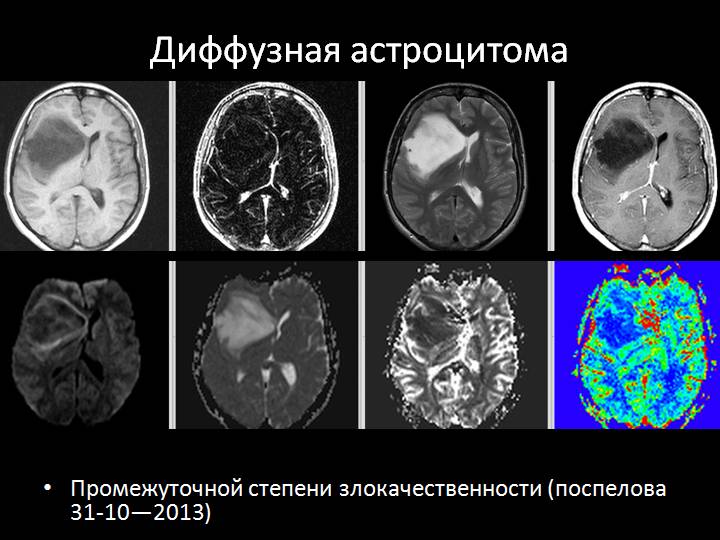
Астроцитома: возникают из зрелых глиальных клеток звездчатой формы с многочисленными отростками, называемыми астроцитами (астроглиоцитами). Такие опухоли чаще всего встречаются в мозгу, мозжечке и спинном мозге. У взрослых чаще всего встречаются в больших полушариях головного мозга, у детей же в стволе головного мозга. В соответствии с системой классификации данная опухоль на 1-ой стадии называется волосовидной астроцитомой, на 2-ой стадии — диффузной астроцитомой, на 3-ей стадии — анапластической астроцитомой, на 4-й стадии – мультиформаной глиобластомой. Такие опухоли на 1-ой и 2-ой стадии называются опухолями низкой степени злокачественности, в то время как другие называются опухолями высокой степени злокачественности.
Эпендимомы: Такие опухоли, как правило, развиваются из клеток, выстилающих стенки полостей, называемых желудочками головного мозга. Они также могут встречаться и в спинном мозге. При этом, их развитие может наступить в любом возрасте, в основном в детском и молодом возрасте. Эпендимомы составляют 2-9% от первичных опухолей головного мозга. Они могут распространяться в спинномозговую жидкость. Считается, что клиническое проявление эпендимом, зарождающихся уже в раннем возрасте у детей, имеет, как правило, наиболее худший прогноз, чем у взрослых.
Эпендимомы составляют 2-9% от первичных опухолей головного мозга. Они могут распространяться в спинномозговую жидкость. Считается, что клиническое проявление эпендимом, зарождающихся уже в раннем возрасте у детей, имеет, как правило, наиболее худший прогноз, чем у взрослых.
Олигодендроглиомы: данный вид опухолей образуется из клеток, которые способствуют образованию жирового слоя, называемого миелином и обеспечивающим защиту ответвлений нервных клеток. Такие опухолевые образования очень медленно растут и не распространяются на окружающие ткани. Представляют собой редки опухоли, которые чаще встречается у людей среднего возраста. Олигодендроглиомы составляют 4-5% от всех первичных опухолей головного мозга. Важной особенностью этих опухолей является проявления различной степени кальцификации по результатам морфологических и рентгенологических исследований.
Медуллобластомы: Согласно результатам, недавно проведенных исследований, было установлено, что развитие этого вида опухолей связано с примитивными (развивающимися) нервными клетками, которые не должны оставаться в организме после рождения. Поэтому медуллобластомы также называются и примитивными нейро эктодермальными опухолями (PNET). Чаще всего они развиваются в мозжечке. Обычно медуллобластомы наблюдаются в детском возрасте и чаще всего у мужчин, при этом, они составляют 4-10% от всех первичных опухолей головного мозга. Кроме того, 20% опухолей этого вида наблюдается в возрасте до 20 лет.
Поэтому медуллобластомы также называются и примитивными нейро эктодермальными опухолями (PNET). Чаще всего они развиваются в мозжечке. Обычно медуллобластомы наблюдаются в детском возрасте и чаще всего у мужчин, при этом, они составляют 4-10% от всех первичных опухолей головного мозга. Кроме того, 20% опухолей этого вида наблюдается в возрасте до 20 лет.
Менингиомы: Развиваются из оболочки мозга, называемой мозговой оболочкой. В связи с медленным развитием этих опухолевых клеток, которые не распространяются на здоровые ткани головного мозга. При этом, ткани головного мозга могут адаптироваться к присутствию такого рода опухолей, которые могут продолжаться оставаться незамеченными до тех пор, пока не достигнут максимального размера. Менингиомы чаще всего встречаются у женщин в возрасте 30-50 лет. Более 95% таких опухолей являются доброкачественными. При этом, они составляют % от общего количества всех опухолей головного мозга.
Краниофарингиомы: образуются в области гипофиза.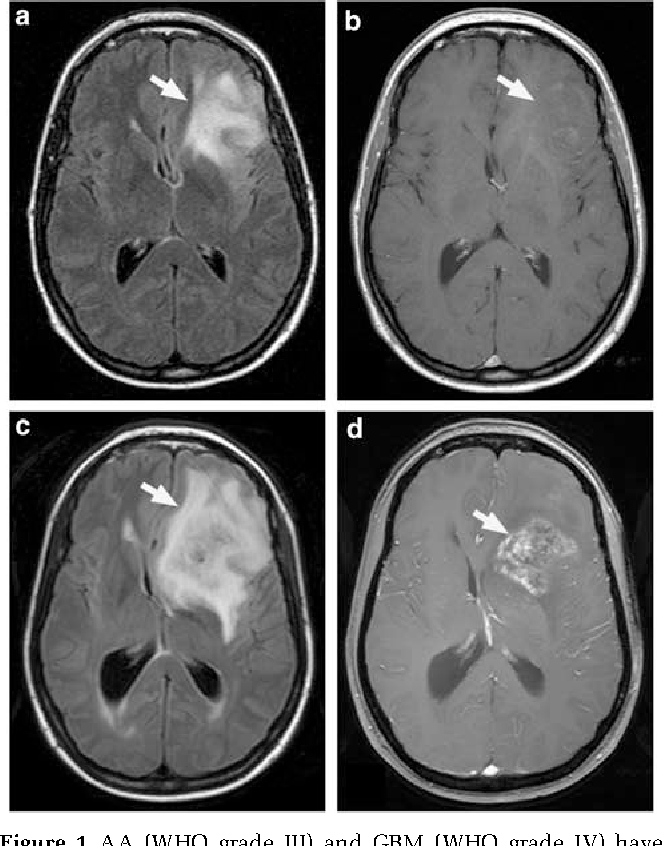 Как правило, эти опухоли имеют доброкачественных характер, но иногда, распространяясь на окружающие ткани и причиня им вред, они также могут быть злокачественными. Краниофарингиомы чаще встречаются у детей и подростков.
Как правило, эти опухоли имеют доброкачественных характер, но иногда, распространяясь на окружающие ткани и причиня им вред, они также могут быть злокачественными. Краниофарингиомы чаще встречаются у детей и подростков.
Опухоли шишковидной области: наблюдаются на шишковидной железе, представляющей собой небольшой орган, который расположен в глубине середины мозга. Опухоли шишковидной области разделяются на два типа: медленного и быстрого развития. Кроме того, в детском возрасте эти опухоли составляют 3-8%, у взрослых меньше чем 1% от общего количества всех опухолей головного мозга. 80% опухолевых образований, наблюдаемых в данной области головного мозга, имеют злокачественный характер.
Опухоли ствола мозга: опухоли, которые чаще всего встречаются у детей. Проявление у детей опухолей ствола мозга составляет 20%. При этом, средний возраст составляет от 3 до 9 лет. Среди опухолей ствола мозга образуется группа клеток, имеющих характерные признаки глиом, которые делятся на 4 группы опухолей: диффузные, шейно медуллярные, очаговые, а также спинно-экзофитные. Все диффузные опухоли являются злокачественными.
Все диффузные опухоли являются злокачественными.
Опухоли угловой извилины: место соприкосновения мозжечка и ствола мозга называется угловой извилиной. Несмотря на то, что в данной области и может наблюдаться достаточно большое количество разнообразных опухолевых образований, при первом упоминании об опухоли угловой извилины, прежде всего, на ум сразу приходит самый первый вид опухоли оболочки восьмого черепно-мозговой нерв – шванномы, являющейся доброкачественным образованием, возникающей из клеток миелиновой оболочки и отвечающий за слуховые и вестибулярные функции организма. Данный вид опухоли является доброкачественным, медленно растущим новообразованием клеток. Оказывая давление на нервы, отвечающие за слуховые и вестибулярные функции, может вызвать вызвать онемение чувствительных нервов лица. Если опухоль достигает значительного размера, это может вызвать паралич лицевого нерва и даже представлять угрозу для жизни посредством давления, оказываемого этой опухолью на ствол мозга. Эти опухоли, как правило, имеют односторонний характер развития. Кроме того, вместе с наследственным заболеванием 2-ого нейрофиброматозного типа развитие этой опухоли может иметь двухсторонний характер. Опухоли с односторонним проявлением составляют 8% от общего количества опухолей головного мозга. Ежегодно у одного пациента из 100 000 человек наблюдается развитие этого вида опухоли. Ранняя диагностика является ключевым фактором, благодаря которому предоставляется возможность вылечить эту опухоль без каких-либо серьезных проблем. Самой первой жалобой у 70% больных является потеря слуха. Кроме того, распространены также и такие жалобы, как головокружение, головные боли, шум в ушах. У пациентов, имеющих опухоль большого размера, может наблюдаться паралич лицевого нерва, двойное зрение, затруднение глотания, боль в лицевой области, онемение или другие жалобы. Между тем, проводятся конкретные испытания для определения степени потери слуха. В тех случаях, когда возникают сомения при постановке диагноза, проводится МРТ (Магнитно-резонансная томография), благодаря которой возможно поставить более точный диагноз.
Метастатические опухоли: метастатическое распространение раковых клеток. Если раковая опухоль образуется в каком-либо органе организма и достигает мозговой ткани, то такое распространение называется вторичной опухолью головного мозга. Распространенная таким образом, опухоль сходна с оригинальной опухолью, при этом идентифицируется в точности как и исходная опухоль. Например, если раковая опухоль легкого распространится на мозг, то она будет называться метастатическим раком легких. Поскольку метастатические опухолевые клетки в головном мозге имеют схожесть с клетками раковой опухоли легких, а не с клетками головного мозга. Лечение при вторичной опухоли головного мозга может меняться в зависимости от области возникновения, степени распространения, возраста пациента, а также от текущего состояния здоровья и ответной реакции организма пациента на применяемое первоначальное лечение.
Лечение опухолей головного мозга
Есть много факторов, которые влияют на выбор лечения. К таким факторам можно отнести: тип опухоли, область и степень распространения, размер и состояние пациента. Методы лечения опухолей у детей и взрослых отличаются друг от друга. Для каждого пациента выбирается конкретный план лечения.
Опухоли головного мозга подвергаются лечению как при помощи хирургического вмешательства, так и назначением лекарственных препаратов или же применения лучевой терапии. В зависимости от состояния пациента, одновременно могут применяться сразу несколько методов. Лечение пациента обычно проводится группой специалистов. В такой команде врачей имеется нейрохирург, онколог и радиационный онколог. Кроме того, к группе этих специалистов могут присоединиться физиотерапевт и логопед.
Самым первым вариантом лечения при многих опухолях мозга является хирургия. Если представляется возможность, хирург удаляет всю опухоль. Но если же врач не может удалить поностью опухоль без повреждения окружающей здоровой ткани, по возможности он удалит наибольшую часть новоорбразования. Частичное удаление опухоли будет способствовать уменьшению жалоб пациента и снижению воздействия радиации или лекарственных препаратов на организм пациента за счет снижения давления, оказываемого опухолевой тканью на здоровую ткань головного мозга.
В некоторых случаях не представляется возможным удалить опухоль. В таких случаях хирург выполняет только биопсию и удаляет только самую небольшую часть опухоли. Полученный образец направляется на исследование в патологию, где под микроскопом проводится тщательный анализ и точным образом идентифицируется тип опухоли. Это является важным информационным источником, необходимым при формировании лечения и выборе наиболее подходящих методов. Биопсия может осуществляться посредством открытой хирургии или же посредством специального устройства с биопсийной иглой, применяемого для тех пациентов, состояние здоровья которых не позволяет применять открытые методы хирургического вмешательства. Врач одевает на голову пациента специальный шлем (Frame), благодаря которому предоставляется возможным получить мультимодальные отображения, сделанные при помощи МРТ и/или КТ. Таким образом, определяется точная локализация координат опухолевой ткани головного мозга. Используя эти данные, в черепе просверливается небольшое отверстие, через которое непосредственно в область с опухолью вводится биопсийная игла и осуществляется забор необходимого количества образца опухолевой ткани. Такой метод называется стереотаксическим.
Кроме того, возможно применение лучевой терапии (радиотерапии), которая может проводиться различными способами. 5 раз в неделю пациенты проходят лучевое облучение посредством специальной массивной аппаратуры, радиационное излучение которой эффективно воздействуют на опухоль головного мозга этих пациентов. Продолжительность терапии определяется в зависимости от типа и размера опухоли. Целью проведения такого поэтапного лечения является сведение к минимуму повреждение здоровых тканей. Кроме того, излучение может также применяться с помощью специальных веществ, которые хирургическим путем необходимо ввести непосредственно в опухоль. В соответствии с радиоактивными веществами, вводимый препарат вводится на короткий промежуток времени или же может постоянно оставаться в головном мозге.
Стереотаксическая радиохирургия является еще одним методом лечения опухолей головного мозга. Лечение проводится в течение одного сеанса. Высокие дозы радиации под разными углами в различных направлениях излучаются только на опухолевую ткань. Таким образом, предотвращается повреждение здоровой ткани головного мозга. Этот метод называется радиохирургия GAMMA KNIFE (Гамма-Нож). Применение данного метода обеспечивает наиболее эффективное воздействие и точную обработку опухолевой области за более короткий период времени. Для того, чтобы использовать данный метод при лечении опухоли головного мозга необходимо, чтобы размер опухоли не превышал трех сантиметров.
Химиотерапия представляет собой основной тип медикаментозного лечения, воздействие которого направлено на уничтожения раковых клеток. Данный вид лечения предусматривает применение, вводимых в различных дозах, одного или нескольких лекарственных препаратов. Введение лекарственных средств в организм пациента может осуществляться орально, внутривено, так и путем непосредственного введения в спинномозговую жидкость, которая содержится в позвоночнике.
В ходе лечения при помощи данного метода пациенты приходят на прием к врачу в назначенные сроки, при чем, вначале эти визиты происходят чаще, затем со временем можно будет все реже проходить обследование у лечащего врача. Во время таких обследований проводится анализ результатов, полученных в ходе исследований посредством КТ или МРТ, согласно которых можно отслеживать состояние и изменения опухоли, а также осуществляется полное обследование пациента. В случае необходимости будет назначено соответствующее медикаментозное лечение.
Источники
1 – Веб-сайт медицинского факультета Университета Гази. Раздел «Технология Гамма-ножа»
2- Публикации Ассоциации нейрохирургов Турции, Книга «Основы нейрохирургии»
Glial Beyin Tümörü Pre-Op Mr
Glial Beyin Tümörü Post-Op Mr
Эмбриональные, нерабдоидные опухоли ЦНС (старое название ПНЭО-ЦНС) и пинеобластома (краткая информация)
В этом тексте Вы получите важную информацию об эмбриональных, нерабдоидных опухолях центральной нервной системы (опухоли мозга), а также о пинеобластоме (опухоль мозга в области шишковидного тела). Мы расскажем об этих болезнях, о том, как часто они встречаются, почему ими могут заболеть дети, какие бывают симптомы, какую диагностику делают и как составляют план лечения, как именно лечат детей и какие у них шансы вылечиться от опухоли мозга.
автор: Maria Yiallouros, редактор: Dr. Natalie Kharina-Welke, Разрешение к печати: Dr. med. Martin Mynarek, Переводчик: Dr. Natalie Kharina-Welke, Последнее изменение: 2020/06/15
Что такое эмбриональные, нерабдоидные опухоли мозга и пинеобластома?
Эмбриональные, нерабдоидные опухоли центральной нервной системы, которые ещё совсем недавно было принято называть «первичные нейроэктодермальные опухоли центральной нервной системы (сокращённо ПНЭО-ЦНС; также употреблялся термин ПНЭТ-ЦНС) и пинеобластомы – это опухоли [опухоль], которые возникают из мутировавших клеток [клетка] головного мозга [головной мозг] или спинного мозга [спинной мозг]. Так как эти виды опухолей вырастают в центральной нервной системе [центральная нервная система], то их также называют первичные опухоли ЦНС. То есть это не метастазы от других злокачественных опухолей, которые выросли в других органах и их раковые клетки проникли в центральную нервную систему.
И эмбриональные, нерабдоидные опухоли мозга, и пинеобластома появляются из совершенно незрелых и недифференцированных [недифференцированный] клеток центральной нервной системы (у специалистов принято их называть эмбриональными [эмбриональный]). И поэтому они растут очень быстро. Эти виды опухолей очень похожи по структуре опухолевой ткани, когда их исследуют под микроскопом (гистологический анализ). В этом отношении у них также есть сходство с медуллобластомой, эмбриональной опухолью мозжечка.
Эмбриональные, нерабдоидные опухоли мозга и пинеобластомы отличаются друг от друга в том числе тем, что они вырастают в разных отделах центральной нервной системы. Эмбриональные, нерабдоидные опухоли появляются чаще всего над палаткой мозжечка [палатка мозжечка] (у специалистов в этом случае принят термин супратенториальный), как правило, в полушариях большого мозга [большой мозг]. Именно поэтому раньше специалисты использовали термин супратенториальные ПНЭО, чтобы отличать их от такой эмбриональной опухоли как медуллобластома, которая в то время относилась к группе примитивных нейроэктодермальных опухолей, то есть ПНЭО. Но в редких случаях эмбриональные, нерабдоидные опухоли могут вырастать и в других отделах центральной нервной системы. А пинеобластомы, напротив, вырастают в области шишковидной железы (пинеальный регион, шишковидное тело является небольшим отделом промежуточного мозга [промежуточный мозг]).
Оба вида опухолей растут агрессивно. Часто эмбриональные опухоли мозга прорастают из одного полушария большого мозга в другое, и/или переходят в мозговые оболочки, и продолжают там расти дальше. Пинеобластомы тоже способны уйти из области шишковидной железы в другие регионы спинного и головного мозга. Метастазы [метастазирование ] за пределы центральной нервной системы, т.е. в кости, в костный мозг, в лёгкие или в лимфатические узлы бывают очень редко.
Какие бывают типы опухолей?
В группу эмбриональных, нерабдоидных опухолей мозга (до принятия новой актуализированной классификации ВОЗ [классификация ВОЗ] она называлась ПНЭО, или ПНЭО ЦНС) входят разные типы опухолей. Они отличаются друг от друга по своим гистологическим характеристикам (то есть по тому, как выглядит ткань опухоли под микроскопом) и по молекулярным особенностям.
По новой классификации Всемирной Организации Здравоохранения (ВОЗ) опухолей центральной нервной системы сюда относятся прежде всего «эмбриональные опухоли с многослойными розетками» (у специалистов принято англ. сокращение ETMR от «еmbryonal tumor with multilayered rosettes»). В зависимости от того, есть ли определённое генетическое [генетический] изменение на 19 хромосоме [хромосомы] (так называемая амплификация C19MC), или нет, опухоли разделяются на «эмбриональные опухоли с многослойными розетками и с повреждением гена C19MC» (у специалистов принято сокращение на англ. «ETMR C19MC-altered») и на «эмбриональные опухоли с многослойными розетками без диагностических уточнений» (у специалистов принято сокращение на англ. «ETMR NOS»). По другим опухолям из этой группы, например, крайне редко встречающейся медуллоэпителиоме и другим эмбриональным, нерабдоидным опухолям ЦНС нет других уточнений (специалисты в этом случае говорят «опухоли не специфицированы»).
До недавнего времени многие исследователи относили пинеобластомы и эмбриональные, нерабдоидные опухоли к одной группе, так как встречаются они редко, есть сходство в том, как болезни протекают и как они лечатся. Однако, накопленный опыт показал, что пинеобластомы достаточно сильно отличаются на молекулярном уровне от других эмбриональных опухолей ЦНС и поэтому их необходимо рассматривать как отдельный тип опухоли.
Эмбриональные, нерабдоидные опухоли мозга и пинеобластомы относятся к опухолям высокой степени злокачественности, так называемые опухоли Grade IV в классификации ВОЗ.
Как часто у детей встречаются эти виды опухолей?
Эмбриональные, нерабдоидные опухоли ЦНС и пинеобластомы крайне редко встречаются у детей и подростков. Из всех видов опухолей мозга у детей и подростков они составляют около 2%. В Германии в год заболевает этими видами опухоли примерно 10 детей и подростков в возрасте до 15 лет (новые случаи). Эмбриональные опухоли ЦНС в основном появляются в первые годы жизни. Средний возраст — это дети между тремя и четырьмя годами. Соотношение заболевших мальчиков и девочек примерно одинаковое. Пинеобластома в основном встречается у детей и молодых взрослых.
Почему дети заболевают эмбриональными, нерабдоидными опухолями мозга и пинеобластомами?
Эмбриональная опухоль ЦНС и пинеобластома появляются тогда, когда клетки нервной ткани [нервная ткань] начинают злокачественно изменяться (то есть мутировать). Пока никто точно не знает, почему вообще начинается этот процесс. Известно, что риск заболеть опухолью мозга повышается, если ребёнку ранее пришлось пройти через облучение головного мозга. Через этот этап нужно пройти, например, в лечении острого лейкоза, или рака глаза (ретинобластома).
Кроме того появились новые данные, которые показывают, что в самих раковых клетках встречаются определённые изменения в генах или хромосомах [хромосомы]. В результате таких изменений нарушается развитие клетки и клеточной коммуникации. И это может быть причиной того, что здоровая клетка превращается в раковую. Так как эти виды рака встречаются очень редко, у специалистов есть лишь единичные данные о возможных типичных молекулярно-генетических [молекулярно-генетический] изменениях.
Полезно знать: в крайне редких случаях появляение пинеобластомы связано с наследственной ретинобластомой (так называемая трилатеральная ретиноблстома, одна из форм рака глаза). В этом случае опухоль появляется из-за генетических [генетический] изменений в так называемом гене ретинобластомы. Дополнительную информацию о трилатеральной ретинобластоме можно узнать из нашего текста о ретинобластоме у детей.
Какие бывают симптомы болезни?
Обычно у детей и подростков с эмбриональной опухолью или с пинеобластомой симптомы болезни появляются очень быстро, так как сама опухоль растёт быстро и бесконтрольно. Также, как и у других видов рака мозга, симптомы болезни зависят прежде всего от возраста ребёнка, а также от того, в каком конкретно отделе ЦНС выросла опухоль головного мозга и насколько она уже успела разойтись по организму. У специалистов принято разделять симптомы на общие (врачи говорят о неспецифических симптомах) и на локальные (врачи говорят о специфических симптомах).
Общие симптомы появляются независимо от того, где именно выросла опухоль. Они вообще появляются и при других болезнях, которые не имеют отношения к опухолям ЦНС. Это могут быть, например, головные боли и/или боли в спине, головокружение, потеря аппетита, тошнота и рвота (типичный симптом при раке мозга, когда у человека рвота вообще не зависит от приёма пищи [рвота натощак]; очень часто это происходит по утрам в положении лёжа), потеря веса, повышенная утомляемость/усталость, снижение успеваемости, потеря концентрации, изменения в характере человека и в его поведении, задержка в развитии.
Чаще всего эти симптомы появляются из-за того, что внутри черепа начинает медленно расти давление. Сдавливание внутренних структур в черепе может давать сама растущая опухоль, и/или из-за опухоли нарушается свободная циркуляция и отток спинномозговой жидкости (ликвор). Из-за нарушения оттока ликвора у ребёнка может появиться водянка головного мозга (гидроцефалия). Если водянка головного мозга появляется у младенцев грудного и младшего возраста, когда роднички ещё не закрылись, то у них можно увидеть, как сильно выросла в объёме голова (макроцефалия).
Специфические (локальные) симптомы говорят о том, в каком именно месте центральной нервной системы выросла опухоль и работу каких центров управления она нарушает. Например, если опухоль вырастает в большом мозге [большой мозг], или в промежуточном мозге [промежуточный мозг], то у ребёнка могут начаться проблемы с моторикой (паралич) и/или приступы судорог. Также у ребёнка могут нарушиться зрение, сон, привычное поведение, могут появиться перепады настроения и проблемы с регулированием аппетита. У заболевшего пинеобластомой может появиться парез взора. Эту форму нарушения зрения специалисты называют синдромом Парино. Из-за того, что опухоль шишковидной железы вырастает в определённом месте в промежуточном мозге, она сдавливает там центр, и помимо прочего глазные яблоки не могут двигаться наверх.
Полезно знать: если у ребёнка появился один из этих симптомов, или сразу несколько, это не значит, что у него эмбриональная опухоль, пинеобластома, или другая форма рака мозга. Многие из названных симптомов могут появляться при других болезнях, сравнительно менее коварных, которые не имеют никакого отношения к опухолям мозга. Тем не менее мы рекомендуем при определённых жалобах как можно быстрее обратиться к врачу (например, если ребёнка постоянно беспокоят головные боли, или у детей младшего возраста объём головы быстро становится непропорционально большим), чтобы выяснить точную причину этих симптомов. Если врачи действительно находят у ребёнка какой-то вид рака мозга, то нужно начинать лечить болезнь максимально быстро.
Как ставят диагноз болезни?
Если история болезни ребёнка (анамнез) и результаты наружного осмотра [наружный осмотр] дают педиатру подозрение на злокачественную опухоль в центральной нервной системе, то врач направляет его в клинику, которая специализируется на детской и подростковой онкологии (клиника детской онкологии и гематологии). Потому что, если подозревают такую опухоль, то полное обследование проводят специалисты разного профиля. Во-первых, они должны подтвердить диагноз, действительно ли у ребёнка злокачественная опухоль центральной нервной системы [опухоль головного мозга]. Во-вторых, если диагноз подтверждается, они должны сказать, какой конкретный тип опухоли у ребёнка и насколько болезнь успела распространиться по организму. Только ответив на эти вопросы, можно оптимально спланировать тактику лечения и давать прогноз болезни.
Чтобы проверить подозрения, есть ли у ребёнка эмбриональная опухоль ЦНС, или пинеобластома, ещё раз тщательно изучают историю болезни и проводят наружный осмотр. Чтобы поставить точный диагноз, врачи сначала должны сделать диагностическую визуализацию – магнитно-резонансная томография (МРТ), иногда делают также КТ, то есть компьютерная томография. С помощью этих методов можно точно сказать, есть ли опухоль в головном мозге и успела ли она дать метастазы в спинномозговой канал. На снимках можно увидеть, где именно выросла опухоль, какого она размера, где проходят границы опухоли с соседними структурами. Также по ним можно точно увидеть, есть ли у ребёнка водянка головного мозга.
Для окончательного подтверждения диагноза нужна часть опухолевой ткани (биопсия). Её отправляют на гистологический и молекулярно-генетический анализ. Как правило, во время операции по удалению опухоли берут часть опухоли и именно она отправляется на эту диагностику. Объём гистологических исследований и, в первую очередь, молекулярно-генетических анализов очень сильно вырос за последние годы. Современные лабораторные методы исследования способны настолько точно описать молекулярно-генетические свойства ткани, что это позволяет сделать диагноз наиболее точным. В зависимости от результатов этой диагностики специалисты также получают информацию о том, как будет протекать болезнь (динамика болезни), например, как опухоль способна расти и насколько быстро. Уже сегодня по результатам молекулярно-генетических исследований врачи принимают решение, по какому плану будут лечить ребёнка. В будущем ценность этой информации для современной диагностики станет ещё выше.
Если диагноз эмбриональной опухоли ЦНС или пинеобластомы подтверждается, то специалисты проводят дополнительные анализы и исследования, чтобы понять, насколько раковые клетки успели разойтись по центральной нервной системе. Например, снимки МРТ всей центральной нервной системы (то есть снимки головного мозга и спинного мозга) показывают (то есть визуализируют) те метастазы, которые врачи называют макроскопическими метастазами (то те, которые видны на снимках). Дополнительно специалисты обязательно проводят микроскопическое исследование ликвора (спинномозговая жидкость) в спинномозговом канале. Потому что в нём могут быть раковые клетки, которые не видны на снимках МРТ. Чаще всего ликвор берут после операции, когда делают пункцию в области поясницы/поясничного отдела позвоночника (люмбальная пункция). Там находится полость, из которой проще всего получить спинномозговую жидкость.
Перед лечением у детей дополнительно могут делать другие анализы и исследования. Например, делают ЭКГ (электрокардиограмма) и ЭхоКГ (эхокардиограмма), чтобы проверить, как работает сердце. Также делают разные анализы крови, чтобы проверить общее состояние организма ребёнка, а также оценить, насколько хорошо работают отдельные органы (например, почки и печень), или возможно есть какие-то нарушения обмена веществ. Эти исходные данные затем регулярно сравнивают с результатами, которые получают во время лечения. Если во время лечения происходят какие-то изменения, то специалистам проще правильно оценить ситуацию.
Как составляют план лечения?
После окончательного диагноза составляют план лечения. Чтобы составить максимально индивидуальную программу лечения, специально подобранную для конкретного пациента, и оценить возможные риски рецидива болезни (риск-адаптированная терапия), команда лечащих врачей должна учитывать определённые факторы, которые влияют на прогноз болезни у конкретного ребёнка (так называемые прогностические факторы или факторы риска).
Важными прогностическими факторами является информация, которую получили после выполнения всей диагностики: какой конкретный тип/вид опухоли нашли у ребёнка, где именно находится опухоль, насколько она успела вырасти (размер опухоли) и дать метастазы. Кроме того от биологических (молекулярно-биологических) особенностей опухолевой ткани (специалисты могут говорить о молекулярном профиле опухоли) всё больше зависит, какое лечение считается наиболее оптимальным в конкретном случае. Также имеет значение возраст ребёнка и его общее состояние здоровья. От возраста ребёнка в момент постановки диагноза зависит решение врачей, можно ли его отправлять на лучевую терапию, или нет. В план лечения вносятся все эти факторы, чтобы получить мксимально эффективный результат лечения для каждого заболевшего.
Как лечат эти виды опухолей?
Детей с эмбриональной опухолью мозга или с пинеобластомой должны лечить только врачи из детских клиник со специализацией по детской онкологии. Именно там работают высококвалифицированные специалисты (врачи, медсёстры) со специализацией по детской онкологии, которые владеют современными программами терапии. В этих больницах врачи разного профиля входят в разные рабочие группы, которые постоянно находятся в тесном контакте. Вместе они составляют планы лечения, обсуждают и ведут своих пациентов. Программы терапии регулярно усовершенствуются. Их цель – вылечить ребёнка в максимально щадящем режиме, то есть с минимальными побочными осложнениями и отдалёнными последствиями.
Лечение детей с эмбриональной опухолью мозга или с пинеобластомой состоит из операции, курсов химиотерапии и в зависимости от возраста ребёнка лучевой терапии (облучения).
Операция
Первым этапом в лечении детей с эмбриональной опухолью ЦНС или с пинеобластомой является операция. Её целью является полное удаление опухоли без «микроскопически видимых» остатков. Это значит, что после операции остатков опухоли не видно под нейрохирургическим микроскопом. Одновременно нейрохирург стремится, насколько это возможно, не повредить/не задеть здоровые ткани головного мозга. Однако полностью удалить эмбриональную опухоль ЦНС или пинеобластому головного мозга часто невозможно из-за сложной локализации опухоли (то есть того конкретного места, где она выросла).
Когда удаляют опухоль, то у большинства детей восстанавливается отток спинномозговой жидкости (ликвор), если он был нарушен. Если у ребёнка была водянка головного мозга (гидроцефалия), тогда ещё до операции по удалению опухоли может потребоваться дополнительная операция, чтобы нормализировать отток ликвора. Некоторым детям устанавливают постоянную дренажную систему.
Этап нехирургического лечения
Так как эмбриональные опухоли ЦНС и пинеобластомы головного мозга прорастают в соседние ткани (специалисты говорят в этом случае „инфильтративный рост опухоли“), а также они часто расходятся по ликворным путям (ликворная система) в другие отделы центральной нервной системы, то одного лечения видимой части опухоли недостаточно. Поэтому после операции начинается этап нехирургического лечения. Этот этап состоит из лучевой терапии [облучение] и/или курсов химиотерапии [химиотерапия]. В курсах химиотерапии дети получают препараты, которые блокируют рост клеток (цитостатики). Цель этого лечения — остановить рост раковых клеток или уничтожить их. Лучевую терапию делают с помощью высокоэнергетического электромагнитного [электромагнитный] излучения. Оно подаётся снаружи через кожу на тот регион, который нужно облучить. Излучение разрушает ДНК раковых клеток и они начинают погибать.
Решение о том, как именно будут лечить ребёнка (какие методы лечения выберут врачи, насколько интенсивными будут курсы химиотерапии/лучевой терапии), зависит от возраста заболевшего, какой конкретно вид опухоли нашли у ребёнка, какие именно молекулярно-биологические особенности есть у опухоли, а также от того, есть ли у ребёнка метастазы. Кроме этого учитывают, можно ли было во время операции полностью удалить опухоль.
Как лечат детей с пинеобластомой головного мозга
Обычно после максимально возможного удаления опухоли дети старше 4-х лет, у которых пинеобластома не успела дать метастазы, получают лучевую терапию на всю центральную нервную систему (в этом случае врачи используют термин краниоспинальное облучение). А затем им дополнительно облучают регион опухоли. После этапа облучения дети получают курсы так называемой поддерживающей химиотерапии. В них используются несколько разных цитостатиков. Если пинеобластома успела дать метастазы, лечение становится более интенсивным. Например, лучевую терапию делают с более высокой дозой облучения, а до её начала ребёнок дополнительно получает курс так называемой индукционной химиотерапии.
У детей младше 4-х лет развитие ткани мозга ещё полностью не завершилось. Поэтому врачи отказываются от лучевой терапии или стремятся перенести её на более поздний срок, чтобы максимально снизить риски серьёзных отдалённых осложнений. Вместо этого этапа лечения дети после операции получают курсы химиотерапии из нескольких препаратов. Некоторым детям, чтобы увеличить их шансы вылечиться от болезни, могут давать курсы высокодозной химиотерапии [высокодозная химиотерапия]. И после неё специалисты делают аутологичную трансплантацию костного мозга [аутологичная трансплантация костного мозга].
Как лечат детей с другими видами эмбриональных опухолей головного мозга
По другим видам эмбриональных опухолей центральной нервной системы накопилась новая информация. Исследователи смогли выделить много новых подгрупп. Поэтому специалисты стремятся к индивидуализации лечения, которое планируется в зависимости от особенностей каждой из этих подгрупп.
Важно знать: как именно будет проходить лечение у конкретного ребёнка, решает лечащй врач после детального обсуждения с самим заболевшим или же с его родными.
Die im Anschluss vorgestellten Therapieoptionen basieren auf Empfehlungen der Studien-/Registerzentrale (gemäß HIT-MED-Guidance) und erheben an dieser Stelle keinen Anspruch auf Vollständigkeit. Insbesondere für Patienten unter vier Jahren gibt es keine Standardtherapie-Empfehlung. Wie die Behandlung beim einzelnen Patienten genau abläuft, entscheidet der behandelnde Arzt im Gespräch mit den Patienten beziehungsweise deren Angehörigen.
По каким протоколам и регистрам лечат детей?
В Германии почти всех детей и подростков с эмбриональной опухолью ЦНС или с пинеобластомой головного мозга, а также с рецидивом болезни лечат по стандартизированным протоколам, которые называются исследования оптимизации терапии, и по лечебным регистрам. Немецкие протоколы, или исследования оптимизации терапии, — это клинические исследования, они строго контролируются. Их цель – лечить заболевших детей по самым современным разработкам. Одновременно эти исследования дают возможность улучшать подходы к лечению и за счёт этого добиваться прогресса в лечении.
Дети, которые не лечатся по действующему исследовательскому протоколу (например, если на момент болезни старый протокол закрылся, а новый пока не открылся; или если заболевший не подходит под критерии, которые являются обязательными для приёма в действующий протокол), проходят через лечебные регистры. Лечебные регистры создаются и работают для того, чтобы консультировать всех больных с современных научных позиций. Также чтобы обеспечить высокое качество лечения исследовательская группа конкретного протокола, как правило, разрабатывает подробные терапевтические рекомендации. И когда к ним обращаются лечащие врачи, они их консультируют при выборе оптимальной терапии для каждого конкретного ребёнка.
В Германии в 2011 году закончил свою работу многолетний протокол HIT 2000, по которому лечили детей и подростков с эмбриональными, нерабдоидными опухолями ЦНС (они раньше назывались ЦНС-ПНЭО), или заболевших с пинеобластомами (а также заболевших с медуллобластомами и с эпендимомами). В этом протоколе работали многочисленные клиники по всей Германии и Австрии. В настоящее время для детей и подростков, у которых впервые нашли эмбриональную, нерабдоидную опухоль мозга или пинеобластому, новый протокол не открыт. Но этих пациентов регистрируют в терапевтическом регистре I-HIT-MED.
Сейчас в Германии работают по следующим регистрам:
- Терапевтический регистр I-HIT-MED: детей с эмбриональной опухолью ЦНС (старое название ПНЭО-ЦНС) или с пинеобластомой, которых сейчас или в будущем не могут взять в исследовательский протокол, могут лечиться по рекомендациям этого терапевтического регистра (название регистра является сокращением с английского International HIT-MED Registry, то есть международный регистр HIT-MED). Пациенты получают индивидуальную программу лечения, то есть оно зависит от конкретной формы болезни. Для того, чтобы ребёнка включили в терапевтический регистр I-HIT-MED, не имеет значения, какой именно вид лечения будет проводиться. Оценка эффективности определённого вида лечения не является целью работы регистра. Терапевтическим регистром руководит команда исследовательского протокола HIT-MED в Университетской клинике г. Гамбурга (Гамбург-Эппендорф) (руководитель исследовательской группы проф., д-ор мед.н. Штефан Рутковски).
- Терапевтический регистр HIT-REZ: этот регистр открылся в январе 2015 г. Возможность попасть в него существует для тех детей, которые впервые заболели, но болезнь не отвечает на лечение; или если к уже пролеченному ребёнку болезнь вернулась (рецидив). В схемах лечения в этом регистре не проверяются какие-то новые методы терапии, или медикаменты. Тем не менее за регистр отвечает исследовательский офис. И он даёт терапевтические рекомендации, которые ориентируются на современные результаты работы немецких противорецидивных протоколов (например, на результаты исследовательского протокола HIT-REZ 2005, который закрылся в 2016 г.) и международных противорецидивных протоколов. Центральный исследовательский офис находится в Центре детской и подростковой медицины при Университетской клинике г. Эссен (руководитель – проф. д-ор мед.н. Гудрун Фляйшхак).
Какие шансы вылечиться от этих видов опухолей?
По данным Германского детского канцер-регистра (Deutsches Kinderkrebsregister) шансы вылечиться (прогноз) у детей и подростков с эмбриональной, нерабдоидной опухолью (старое название ПНЭО-ЦНС) составляют около 60% (в медицинской статистике приняты цифры 5-летней выживаемости). Прогноз по общей выживаемости детей с пинеобластмой немного благоприятнее.
Однако в каждом конкретном случае прогноз болезни зависит от множества факторов. Во-первых, группа болезней, в которую входят эмбриональные опухоли ЦНС, является, как говорят специалисты, гетерогенной. Это значит, что шансы вылечиться у всех разные и это зависит от конкретного типа опухоли. Кроме этого особую роль в оценке прогноза имеют стадия болезни и возраст ребёнка. Так, например, у детей и подростков с метастазированной формой болезни, как правило, прогноз является более неблагоприятным, чем у заболевших с локализованной формой (то есть опухоль без метастазов). Также у детей младшего возраста, которые ещё не могут получать лучевую терапию в лечении, прогноз является неблагоприятным. Их шансы на долговременную выживаемость составляют по оценке специалистов от 20 до 30 %.
Необходимое замечание: когда мы называем проценты выздоровевших детей с эмбриональной опухолью ЦНС или с пинеобластомой, это значит, что мы даём только точную статистику по этой форме рака головного мозга у детей. Но никакая статистика не может предсказать, выздоровеет конкретный ребёнок, или нет.
Когда мы говорим, что ребёнок вылечился, это надо понимать как „отсутствие опухоли“. Потому что современные методы лечения хотя и дают такой результат, когда опухоли больше нет, но и сама опухоль может после себя оставить определённые повреждения в организме, и само лечение может привести к определённым последствиям и осложнениям на долгое время. Поэтому дети после лечения ещё долго должны получать медицинскую помощь и, если требуется, интенсивную реабилитацию [реабилитация].
Список литературы:
- Kaatsch P, Grabow D, Spix C: German Childhood Cancer Registry — Anual Report 2018 (1980-2017). Institute of Medical Biostatistics, Epidemiology and Informatics (IMBEI) at the University Medical Center of the Johannes Gutenberg University Mainz 2019 [URI: http://www.kinderkrebsregister.de/ typo3temp/ secure_downloads/ 22605/ 0/ 2df4719687ba2596d4216218a4f4632763b64847/ jb2018s.pdf] KAA2019
- Fleischhack G, Rutkowski S, Pfister SM, Pietsch T, Tippelt S, Warmuth-Metz M, Bison B, van Velthoven-Wurster V, Messing-Jünger M, Kortmann RD, Timmermann B, Slavc I, Witt O, Gnekow A, Hernáiz Driever P, Kramm C, Benesch M, Frühwald MC, Hasselblatt M, Müller HL, Sörensen N, Kordes U, Calaminus G: ZNS-Tumoren. in: Niemeyer C, Eggert A (Hrsg.): Pädiatrische Hämatologie und Onkologie. Springer-Verlag GmbH Deutschland, 2. vollständig überarbeitete Auflage 2018, 359 [ISBN: 978-3-662-43685-1] FLE2018
- Mynarek M, Pizer B, Dufour C, van Vuurden D, Garami M, Massimino M, Fangusaro J, Davidson T, Gil-da-Costa MJ, Sterba J, Benesch M, Gerber N, Juhnke BO, Kwiecien R, Pietsch T, Kool M, Clifford S, Ellison DW, Giangaspero F, Wesseling P, Gilles F, Gottardo N, Finlay JL, Rutkowski S, von Hoff K: Evaluation of age-dependent treatment strategies for children and young adults with pineoblastoma: analysis of pooled European Society for Paediatric Oncology (SIOP-E) and US Head Start data. Neuro-oncology 2017 Apr 1; 19: 576 [PMID: 28011926] MYN2017
- Rutkowski S, Trollmann R, Korinthenberg R, Warmuth-Metz M, Weckesser M, Krauss J, Pietsch T: Leitsymptome und Diagnostik der ZNS-Tumoren im Kindes- und Jugendalter. Gemeinsame Leitlinie der Gesellschaft für Neuropädiatrie und der Gesellschaft für Pädiatrische Onkologie und Hämatologie 2016 [URI: http://www.awmf.org/ uploads/ tx_szleitlinien/ 025-022l_S1_ZNS-Tumoren_Kinder_Jugendliche_2016-09.pdf] RUT2016
- Louis DN, Perry A, Reifenberger G, von Deimling A, Figarella-Branger D, Cavenee WK, Ohgaki H, Wiestler OD, Kleihues P, Ellison DW: The 2016 World Health Organization Classification of Tumors of the Central Nervous System: a summary. Acta neuropathologica 2016, 131: 803 [PMID: 27157931] LOU2016
- Gerber NU, von Hoff K, Resch A, Ottensmeier H, Kwiecien R, Faldum A, Matuschek C, Hornung D, Bremer M, Benesch M, Pietsch T, Warmuth-Metz M, Kuehl J, Rutkowski S, Kortmann RD: Treatment of children with central nervous system primitive neuroectodermal tumors/pinealoblastomas in the prospective multicentric trial HIT 2000 using hyperfractionated radiation therapy followed by maintenance chemotherapy. International journal of radiation oncology, biology, physics 2014, 89: 863 [PMID: 24969797] GER2014
- Bode U, Zimmermann M, Moser O, Rutkowski S, Warmuth-Metz M, Pietsch T, Kortmann RD, Faldum A, Fleischhack G: Treatment of recurrent primitive neuroectodermal tumors (PNET) in children and adolescents with high-dose chemotherapy (HDC) and stem cell support: results of the HITREZ 97 multicentre trial. Journal of neuro-oncology 2014, 120: 635 [PMID: 25179451] BOD2014
- Friedrich C, von Bueren AO, von Hoff K, Gerber NU, Ottensmeier H, Deinlein F, Benesch M, Kwiecien R, Pietsch T, Warmuth-Metz M, Faldum A, Kuehl J, Kortmann RD, Rutkowski S: Treatment of young children with CNS-primitive neuroectodermal tumors/pineoblastomas in the prospective multicenter trial HIT 2000 using different chemotherapy regimens and radiotherapy. Neuro-oncology 2013, 15: 224 [PMID: 23223339] FRI2013
- Timmermann B, Kortmann RD, Kühl J, Rutkowski S, Meisner C, Pietsch T, Deinlein F, Urban C, Warmuth-Metz M, Bamberg M: Role of radiotherapy in supratentorial primitive neuroectodermal tumor in young children: results of the German HIT-SKK87 and HIT-SKK92 trials. Journal of clinical oncology 2006, 24: 1554 [PMID: 16575007] TIM2006
Что вызывает опухоли головного мозга? | Причины рака мозга
В головном или спинном мозге может начаться множество различных типов опухолей. Маловероятно, что все эти разные опухоли имеют одни и те же причины, но у них могут быть общие черты.
Причина большинства опухолей головного и спинного мозга до конца не изучена, и существует очень мало четко установленных факторов риска. Но исследователи обнаружили некоторые изменения, происходящие в нормальных клетках мозга, которые могут привести к образованию опухолей мозга.
Нормальные клетки человека растут и функционируют в основном на основе информации, содержащейся в ДНК каждой клетки. Опухоли головного и спинного мозга, как и другие опухоли, вызываются изменениями ДНК внутри клеток. ДНК — это химическое вещество, из которого состоят наши генов , которые контролируют работу наших клеток. Обычно мы похожи на своих родителей, потому что они — источник нашей ДНК. Но ДНК влияет не только на то, как мы выглядим.
Некоторые гены контролируют, когда наши клетки растут, делятся на новые и умирают:
- Определенные гены, которые помогают клеткам расти, делиться и оставаться в живых, называются онкогенами .
- Гены, которые помогают контролировать деление клеток, исправляют ошибки в ДНК или заставляют клетки умирать в нужное время, называются генами-супрессорами опухоли .
Рак может быть вызван изменениями ДНК , которые включают онкогены или выключают гены-супрессоры опухоли. Эти генные изменения могут быть унаследованы от родителей, но чаще они происходят в течение жизни человека.
Изменения унаследованных генов
Исследователи обнаружили изменения генов, которые вызывают некоторые редкие наследственные синдромы (например, нейрофиброматоз, туберозный склероз, синдром Ли-Фраумени и синдром фон Хиппеля-Линдау), которые увеличивают риск развития некоторых опухолей головного и спинного мозга.Например, синдром Ли-Фраумени вызывается изменениями в гене-супрессоре опухоли TP53 . Обычно этот ген препятствует росту клеток с поврежденной ДНК. Изменения в этом гене увеличивают риск развития опухолей головного мозга (особенно глиом), а также некоторых других видов рака.
Изменения генов, приобретенные в течение жизни человека
Обычно не известно, почему у людей без наследственных синдромов развиваются опухоли головного или спинного мозга. Большинство воздействий, вызывающих рак, таких как химические вещества в табачном дыме, так или иначе повреждают ДНК.Но мозг относительно защищен от большинства вызывающих рак химических веществ, которые мы можем вдыхать или есть, поэтому эти факторы вряд ли будут играть важную роль в развитии рака.
Несколько различных изменений генов обычно происходят в нормальных клетках, прежде чем они становятся злокачественными. Есть много видов опухолей головного мозга, каждая из которых может иметь разные наборы генных изменений. Ряд изменений генов был обнаружен при различных типах опухолей головного мозга, но, вероятно, есть много других, которые еще не обнаружены.
Исследователи теперь понимают некоторые изменения генов, которые происходят при различных типах опухолей головного мозга, но до сих пор не ясно, что вызывает большинство этих изменений. Некоторые изменения генов могут передаваться по наследству, но большинство опухолей головного и спинного мозга не являются результатом известных наследственных синдромов. Помимо радиации, никакие известные факторы, связанные с образом жизни или окружающей средой, явно не связаны с опухолями мозга. Большинство изменений генов, вероятно, являются просто случайными событиями, которые иногда происходят внутри клетки, без внешней причины.
Самая распространенная опухоль головного мозга: 5 вещей, которые вы должны знать
Менингиомы могут расти в разных местах.
Эти опухоли возникают из клеток мозговых оболочек, слизистой оболочки головного и спинного мозга. Итак, технически говоря, это вовсе не опухоли головного мозга, поскольку они не возникают в результате мутировавших клеток мозга.
Но они все равно растут внутри вашего черепа, а значит, есть повод для беспокойства. Если менингиома растет или вызывает опухоль, которая давит на мозг или другие структуры черепа, это может вызвать симптомы опухоли головного мозга.
Возможные места происхождения менингиомы в головном мозге:
Лечение менингиомы: хирургическое — или нет
Иногда, хотите верьте, хотите нет, но ваш врач может порекомендовать наблюдение по поводу менингиомы, особенно если она небольшая и не вызывает проблем. Вам нужно будет регулярно делать МРТ, чтобы это проверить.
В остальном, основным методом лечения менингиомы является операция по ее удалению путем трепанации черепа или другой процедуры. Ваш врач обсудит, в чем будет заключаться операция, как получить доступ к опухоли и что вы можете ожидать после этого.
Как нейрохирург оперирует менингиому? Все дело в местоположении. В зависимости от того, где находится опухоль, каждый подход будет отличаться. Опухоли, расположенные близко к поверхности, обычно легче доступны, чем опухоли, расположенные вдоль основания черепа.
Опухоли основания черепа — это опухоли, расположенные глубоко в черепе, за носом или глазами. Это может быть сложно, и для этого требуются хирурги, обладающие навыками и опытом в этом виде хирургии.
Существует ряд новых методов хирургии опухолей головного мозга, даже при опухолях, расположенных глубоко в черепе, и некоторые из них менее инвазивны.
Одна система включает трубку с камерой, которая мягко отодвигает ткань мозга в сторону, чтобы хирурги могли добраться до опухоли с меньшим количеством разрезов, чтобы пациенты могли быстрее выздоравливать,
После лечения вам будут регулярно делать МРТ, чтобы убедиться, что опухоль не возвращается.
Во многих случаях это не так. По прошествии 10 лет около 90 процентов пациентов, у которых была менингиома, не видели рецидивов, если опухоль была удалена полностью, включая ту часть оболочки мозга, из которой она выросла.
Тем не менее, лучшее, что можно сделать, если у вас диагностирована менингиома или любая другая опухоль, — это собрать факты, оставаться в курсе и работать с самым опытным нейрохирургом и командой по уходу, которую вы можете найти.
Что вызывает опухоли головного мозга? | Благотворительная организация по борьбе с опухолями головного мозга
Неионизирующее излучение включает излучение мобильных телефонов и линий электропередач. Он имеет меньше энергии, чем ионизирующее излучение, используемое в рентгеновских и радиотерапевтических аппаратах, поэтому не может изменить наши клетки таким же образом.
Возможно, вы читали статьи о мобильных телефонах или линиях электропередач, вызывающих опухоли мозга, но исследования остаются безрезультатными, и в настоящее время нет четкой связи между воздействием мобильных телефонов или линий электропередач и опухолями мозга.
В 2011 году большое исследование, проведенное Международным агентством по изучению рака (IARC), не выявило увеличения риска развития глиомы или менингиомы (двух наиболее распространенных типов опухоли головного мозга) или невриномы слухового нерва у пользователей телефонов с низким и средним уровнем активности.
Были предположения о повышенном риске глиомы и акустической невриномы у очень тяжелых пользователей мобильных телефонов, но проблемы с дизайном исследования означали, что невозможно было прийти к однозначному выводу.
Два крупных и более надежных исследования не обнаружили связи между мобильными телефонами и опухолями головного мозга, за возможным исключением типа опухоли головного мозга, называемой акустической невриномой. Однако обновление этого исследования 2 года спустя с дополнительными данными не обнаружило никаких доказательств.
Идея о том, что мобильные телефоны могут вызывать рак, возникла в 1990-х годах, когда они впервые стали распространены во многих домашних хозяйствах. Эта идея получила большее распространение, когда статистика показала, что за 20 лет после этого число диагностированных опухолей головного мозга увеличилось на 34%.Однако, как указывает Cancer Research UK, количество владельцев мобильных телефонов за это время увеличилось примерно на 500%, поэтому, если бы мобильные были причиной, можно было бы ожидать более высокого роста диагностики опухолей головного мозга. Вероятно, что рост числа диагнозов связан, главным образом, с улучшением выявления опухолей головного мозга и отчетности о них.
Кроме того, дальнейшее исследование акустической невриномы показало, что люди, использующие мобильные телефоны, с большей вероятностью замечают симптомы акустической невриномы, такие как потеря слуха, и обращаются за медицинской помощью.Таким образом, использование мобильного телефона может увеличить шанс обнаружения болезни, но не повлияет на вероятность ее развития.
Исследования все еще продолжаются.
Риски и причины опухолей головного мозга
Фактором риска является все, что увеличивает риск заболевания раком. Наличие фактора риска не означает, что вы заболеете раком.
Возраст — фактор риска опухолей головного мозга. Чем старше вы становитесь, тем выше риск.Избыточный вес или ожирение также могут немного увеличить ваш риск.
Если вы уже проходили курс лучевой терапии, это также может немного повысить ваш риск. Как и наличие близкого родственника, такого как родитель, ребенок или брат или сестра, у которого была опухоль головного мозга.
Есть способы снизить риск рака в целом.
Ваш риск развития рака зависит от многих факторов, включая ваш возраст, генетику, образ жизни и факторы окружающей среды. Все, что может увеличить ваш риск, называется фактором риска.
Факторы риска развития опухоли головного мозга включают старение и семейный анамнез. Но наличие фактора риска не означает, что у вас обязательно разовьется опухоль головного мозга.
Возраст
Опухоль головного мозга может начаться в любом возрасте. Но с возрастом увеличивается риск развития большинства видов рака, включая опухоли головного мозга.
Риск опухолей головного мозга наиболее высок у людей в возрасте от 85 до 89 лет.
Избыточный вес и ожирение
Избыточный вес или ожирение увеличивает риск некоторых типов рака, включая тип опухоли головного мозга, называемый менингиомой.Около 2 из 100 опухолей головного мозга (2%), диагностируемых ежегодно в Великобритании, вызваны избыточным весом или ожирением.
Старайтесь поддерживать здоровый вес, поддерживая физическую активность и соблюдая здоровую сбалансированную диету.
Медицинское излучение (ионизирующее излучение)
Ионизирующее излучение — это тип излучения, используемый при некоторых медицинских сканированиях, таких как рентгеновские снимки и компьютерная томография. Эти сканирования важны для диагностики многих заболеваний, в том числе рака.
Менее 1 из каждых 100 опухолей головного мозга (менее 1%), диагностированных в Великобритании, вызваны ионизирующим излучением.В большинстве случаев это происходит у людей, которые получали радиацию в результате предыдущего курса лучевой терапии, а не рентгеновских лучей и компьютерной томографии.
Риск излучения при медицинском сканировании очень низок. Ваши врачи и стоматолог будут минимизировать ваше воздействие радиации. Они будут делать рентгеновские снимки и компьютерную томографию только тогда, когда это необходимо.
Семейный анамнез и генетические заболевания
Ваш риск выше, чем у других людей в общей популяции, если у вас есть близкий родственник, у которого была опухоль головного мозга.Близкий родственник — родитель, брат или сестра или ребенок.
Небольшая часть опухолей головного мозга связана с известными генетическими заболеваниями. Люди, у которых есть один из этих редких синдромов, имеют повышенный риск получить опухоль головного мозга.
Эти синдромы включают:
- нейрофиброматоз (НФ) 1 и 2 типа
- туберозный склероз (ТСК)
- Синдром Ли-Фраумени
- Синдром фон Гиппеля-Линдау (ВХЛ)
- Синдром Тернера
- Синдром Турко
- Синдром Горлина
- Синдром Горлина
Для получения подробной информации о рисках и причинах опухолей головного мозга
Снижение риска
Есть способы снизить риск рака в целом.
Мифы о раке
Истории о потенциальных причинах болезни часто попадают в средства массовой информации, и не всегда ясно, какие идеи подтверждаются доказательствами. Возможно, вы слышали о некоторых вещах, которые мы здесь не включили. Это потому, что о них либо нет свидетельств, либо они менее ясны.
В частности, нет доказательств того, что опухоли головного мозга вызваны травмой головы или шишкой на голове.
Опухоли головного мозга: обзор видов, диагностика, варианты лечения
Обзор
Опухоль головного мозга — это аномальный рост клеток внутри мозга или черепа; одни доброкачественные, другие — злокачественные.Опухоли могут вырасти из самой ткани головного мозга (первичные), или рак из других частей тела может распространиться на мозг (метастазы). Варианты лечения варьируются в зависимости от типа, размера и местоположения опухоли. Цели лечения может быть лечебным или направленным на облегчение симптомов. Многие из 120 типов опухолей головного мозга успешно поддаются лечению. Новые методы лечения улучшают продолжительность и качество жизни для многих людей.
Что такое опухоль головного мозга?
Нормальные клетки растут контролируемым образом по мере замещения новых клеток старые или поврежденные.По не совсем понятным причинам опухолевые клетки бесконтрольно размножаются.
Первичная опухоль головного мозга — аномальный рост, который начинается в головном мозге. и обычно не распространяется на другие части тело. Первичные опухоли головного мозга могут быть доброкачественными или злокачественный.
А доброкачественный мозг опухоль растет медленно, имеет четкие границы, и распространяется редко.Хотя его клетки не злокачественные, доброкачественные опухоли могут быть опасно для жизни, если находится в жизненно важной зоне.
A Злокачественная опухоль головного мозга растет быстро, имеет неровные границы и распространяется в близлежащие области мозга. Хотя они часто называется раком головного мозга, злокачественными опухолями головного мозга не подходят под определение рака, потому что они не распространяются на органы за пределами мозга и позвоночник.
Метастатический (вторичный) опухоли головного мозга начинаются как рак в другом месте в теле и распространяется на мозг. Они образуют когда раковые клетки переносятся в кровоток. Наиболее распространенные виды рака, которые распространяются к мозгу относятся легкие и грудь.
Является ли опухоль головного мозга доброкачественной, злокачественные или метастатические, все потенциально опасно для жизни. Заключенный в костлявый череп, мозг не может расширяться, чтобы освободить место для роста масса.В результате опухоль сжимается и вытесняет нормальную ткань мозга. Некоторые опухоли головного мозга вызвать закупорку спинномозговой жидкости (CSF) что течет вокруг и через мозг. Этот закупорка увеличивает внутричерепное давление и может увеличивать желудочки (гидроцефалия). Некоторые опухоли головного мозга вызывают отек (отек). Размер, давление и опухоль создают «массу эффект », которые вызывают многие симптомы (рис.1).
Рисунок 1. Опухоли головного мозга могут расти из нервов (неврома), твердой мозговой оболочки (менингиома) или гипофиза (краниофарингиома или аденома гипофиза). Они также могут расти из самой ткани головного мозга (глиома). По мере роста они могут сдавливать нормальные ткани и вызывать симптомы.Виды опухолей головного мозга
Существует более 120 различных типов опухолей головного мозга. Общие опухоли головного мозга включают:
Глиомы
- Астроцитома
- Пилоцитарная астроцитома (степень I)
- Диффузная астроцитома II степени
- Анапластическая астроцитома III степени
- Мультиформная глиобластома (степень IV)
- Олигодендроглиома II степени
- Анапластическая олигодендроглиома (степень III)
- Эпендимома II степени
- Анапластическая эпендимома III степени
Краниофарингиома
Эпидермоид
Лимфома
Менингиома
Шваннома (неврома)
Гипофиз аденома
Пинеалома (пинеоцитома, пинеобластома)
МедуллобластомаВсемирная организация здравоохранения (ВОЗ) разработала система классификации и классификации для стандартизации общение, планирование лечения и прогноз исходы при опухолях головного мозга.Опухоли классифицируются по типу и степени ячеек, просмотрев клетки, обычно взятые во время биопсии, под микроскоп.
Тип ячейки. Относится к клетка происхождения опухоли. Например, нервные клетки (нейроны) и опорные клетки (глиальные и шванновские клетки) вызывают опухоли. О половина всех первичных опухолей головного мозга растет из глиальные клетки (глиомы).Есть много видов глиом, потому что бывают разные виды глиальных клеток.
Марка. Относится к пути опухолевые клетки смотрят под микроскопом и является признаком агрессивности (например, низкий сорт означает наименее агрессивный и высокий сорт означает наиболее агрессивный) (Таблица 1). Опухоли часто имеют смесь ячеек и могут меняться как они растут.Дифференцированный и анапластический термины, используемые для описания того, насколько похожи или аномальные опухолевые клетки появляются по сравнению с нормальные клетки.
Таблица 1. Шкала оценки глиомы
Марка
Характеристики
I Медленнорастущие клетки
Внешний вид почти нормальный
Наименее злокачественный
Обычно ассоциируется с длительным периодом выживаниеII Относительно медленно растущие клетки
Немного ненормальный внешний вид
Может проникать в близлежащие ткани
Иногда повторяется как более высокая степеньIII Активно воспроизводящие аномальные клетки
Аномальный внешний вид
Проникновение в нормальную ткань
Имеет тенденцию повторяться, часто более высокой степениIV Быстро размножающиеся аномальные клетки
Очень ненормальный внешний вид
Область мертвых клеток (некроз) в центре
Формируют новые кровеносные сосуды для поддержания ростЧто вызывает опухоль головного мозга?
Медицинская наука не знает причин опухоли головного мозга и способы предотвращения первичных опухолей которые начинаются в мозгу.Люди из группы наибольшего риска к опухолям головного мозга относятся те, у кого:
- рак в другом месте тела
- Продолжительное воздействие пестицидов, промышленных растворители и прочие химикаты
- наследственные заболевания, например нейрофиброматоз
Какие симптомы?
Опухоли могут поражать мозг путем: разрушая нормальные ткани, сжимая нормальные ткани или повышение внутричерепного давления.Симптомы различаются в зависимости от опухоли. тип, размер и расположение в головном мозге (рис. 2). Общие симптомы включают:
Рисунок 2. Симптомы опухоли головного мозга связаны с функциональными области мозга, в которых они расположены.- головные боли, усиливающиеся утром
- изъятий
- спотыкание, головокружение, трудности при ходьбе
- проблемы с речью (например, трудности с поиском правильное слово)
- Проблемы со зрением, аномальные движения глаз
- слабость с одной стороны корпуса
- Повышенное внутричерепное давление, которое вызывает сонливость, головные боли, тошноту и рвоту, вялые ответы
Конкретные симптомы включают:
- Фронтальный опухоли доли могут вызывать: поведенческие и эмоциональные изменения; нарушение суждения, мотивации или торможения; нарушение обоняния или потеря зрения; паралич одной стороны тела; снижение умственных способностей и потеря памяти.
- Теменная доля опухоли может вызвать: нарушение речи; проблемы с написанием, рисованием или именованием; непризнание; пространственные расстройства и зрительно-ручная координация.
- Затылочная доля Опухоли может вызвать: потерю зрения в одном или оба глаза, разрезы поля зрения; затуманенное зрение, иллюзии, галлюцинации
- Опухоли височной доли может вызвать: трудности при разговоре и понимании языка; краткосрочные и долговременные проблемы с памятью; повышенное агрессивное поведение
- ствол мозга опухоли могут причина: поведенческие и эмоциональные изменения, трудности с речью и глотанием, сонливость, потеря слуха, мышечная слабость на одной стороне лица (е.g., наклон головы, кривая улыбка), мышечная слабость на одной стороне тела, несогласованная походка, опущенное веко или двоение в глазах и рвота.
- Опухоли гипофиза может вызвать: повышенную секрецию гормонов (болезнь Кушинга, акромегалия), остановка менструации, нарушение секреции молока и снижение либидо.
Кто пострадал?
Оценки Американской ассоциации опухолей головного мозга что около 80 000 человек будут диагностированы первичная опухоль головного мозга в США в этом году.Метастатический (вторичный) опухоли головного мозга встречаются в пять раз чаще, чем первичный мозг опухоли, и они возникают в От 10% до 30% больных раком. Люди переживают рак дольше, чем когда-либо прежде. В результате в ближайшие годы количество метастатических опухолей головного мозга, вероятно, увеличится. Хотя опухоли головного мозга могут возникать в любого возраста, чаще всего встречаются у детей 3 года до 12 лет и у взрослых от 40 до 70 лет Старый.
Как ставится диагноз?
Сначала врач получит ваш личный и семейный медицинский анамнез и выполнить полное физический осмотр.Помимо проверки ваше общее состояние здоровья, врач проведет неврологический экзамен для проверки психического состояния и памяти, черепной нервная функция (зрение, слух, обоняние, язык и движение лица), сила мышц, координация, рефлексы и реакция на боль. Дополнительные тесты может включать:
- Аудиометрия, проверка слуха, проводимая аудиолог обнаруживает потерю слуха из-за опухоли возле улиткового нерва (e.г., акустический неврома).
- Гормональный анализ эндокринной системы уровни в крови или моче для выявления аномальных уровни, вызванные опухолями гипофиза (например, болезнь Кушинга Болезнь).
- Проведена проверка остроты поля зрения. нейроофтальмологом для определения зрения потери и недостающие области в вашем поле зрения.
- Люмбальная пункция (спинномозговая пункция) может выполняться для исследования спинномозговой жидкости на наличие опухолевых клеток, белков, инфекции и крови.
Визуальные тесты
Рисунок 3. МРТ доброкачественной и злокачественной опухоли головного мозга. Доброкачественные опухоли имеют четко очерченные края и их легче удалить хирургическим путем. Злокачественные опухоли имеют нерегулярную границу, которая проникает в нормальную ткань с выступами в виде пальцев, что затрудняет хирургическое удаление.- Вычислено
Томография (КТ) сканирование использует рентгеновский луч и компьютер
для просмотра анатомических структур.
Он рассматривает мозг по частям,
слой за слоем, фотографируя каждый срез.
Краситель (контрастный агент) может быть введен в
ваш кровоток. КТ очень полезна
для просмотра изменений костных структур.
- Магнитный Резонансная томография (МРТ) сканирование использует магнитное поле и радиочастоту волны для детального просмотра мягких ткани головного мозга. Он рассматривает мозг в трехмерном пространстве кусочками, которые можно взять сбоку или сверху в виде поперечного сечения. Краситель (контрастное вещество) может быть введено в ваш кровоток. МРТ очень полезна для оценки поражения головного мозга и их влияние на окружающие мозг (рис.3).
Биопсия
Если диагноз невозможно сделать однозначно на снимках, биопсия может быть выполнено, чтобы определить, какой тип опухоли настоящее.Биопсия — это процедура по удалению небольшое количество опухолевых клеток для исследования патолог под микроскопом. Банка для биопсии принимать как часть открытой хирургической процедуры для удаления опухоли или как отдельная диагностика процедура, известная как биопсия иглы. Маленький в черепе просверливается отверстие для фрезы, чтобы можно было направляется в опухоль и образец ткани сняты (рис. 4). Стереотаксический рамка и компьютер часто используются для точного определения местоположения опухоль и направить иглу к глубоким опухолям в критических локации.
Биомаркеры или генетические мутации, обнаруженные в опухоли, могут помочь определить прогноз. К ним относятся: IDh2 , IDh3 , MGMT и ко-делеция 1p / 19q.
Рис. 4. Во время игольной биопсии в опухоль вводят полую канюлю. Маленькие кусачки удаляют кусочки опухоли, чтобы патолог мог исследовать и определить точный тип опухолевых клеток.Кто лечит опухоли головного мозга?
Потому что существует так много видов опухолей головного мозга и некоторые из них сложно поддаются лечению, многие врачи могут участвовать в вашем уходе.Ваша команда может включают нейрохирурга, онколога, лучевого онколог, радиолог, невролог и нейроофтальмолог.
Какие методы лечения доступны?
Варианты лечения различаются в зависимости от типа, степень, размер и расположение опухоли; ли он распространился; а также ваш возраст и общее состояние здоровья. Цель лечения может быть лечебной или целенаправленной. по облегчению симптомов (паллиативная помощь).Лечение часто используются в сочетании друг с другом. Цель состоит в том, чтобы удалить все или большую часть опухоль, насколько это возможно с помощью хирургического вмешательства, чтобы минимизировать шанс повторения. Лучевая терапия и химиотерапия используются для лечения опухолей, которые нельзя удалить только хирургическим путем. Например, операция может удалить большую часть опухоли и небольшое количество остаточной опухоли около критического структура позже может быть обработана радиацией.
Наблюдение
Иногда лучшее лечение — наблюдение. Например, доброкачественные, медленнорастущие опухоли, которые маленькие и могут наблюдаться несколько симптомов с рутинным сканированием МРТ каждый год, пока рост или симптомы требуют хирургического вмешательства. Наблюдение может быть лучшим вариантом для людей старшего возраста или с другие состояния здоровья.
Лекарства
Лекарства используются для борьбы с некоторые из распространенных побочных эффектов опухолей головного мозга.
- Стероиды, такие как дексаметазон
(Декадрон), используются для уменьшения отеков
и скопление жидкости (отек) вокруг опухоли. Так как
стероиды могут вызвать язву желудка
и желудочный рефлюкс, фамотидин (Пепцид) или
пантопразол (Протоникс) назначают
уменьшить количество кислоты, производимой в
желудок.
- Фуросемид (Lasix) или маннит (Osmitrol)
может использоваться для контроля отеков и опухолей.
- Противосудорожные препараты используются для предотвращения или контролировать судороги. Самые распространенные включают фенитоин (дилантин), вальпроевую кислоту (Депакот), карбамазепин (Тегретол) и леветирацетам (Кеппра).
Хирургия
Хирургия — это предпочтительный метод лечения опухолей головного мозга, который может быть достигнут без серьезного повреждения жизненно важных частей мозга.Хирургия может помочь уточнить диагноз, удалить как можно большую часть опухоли и снизить давление внутри черепа. Нейрохирург выполняет трепанацию черепа, чтобы открыть череп и удалить опухоль (рис. 5). Иногда удаляется только часть опухоли, если она находится рядом с критическими участками мозга. Частичное удаление все же может облегчить симптомы. Для оставшихся опухолевых клеток можно использовать лучевую или химиотерапию.
Технологии хирургии под визуальным контролем, флуоресценция опухоли, интраоперационная МРТ / КТ и функциональное картирование мозга улучшили способность хирурга точно определять местонахождение опухоли, определять границы опухоли, избегать травм жизненно важных областей мозга и подтверждать объем удаленной опухоли во время в операционной.
Рис. 5. Операция включает вырезание окна в черепе (трепанацию черепа) для удаления опухоли.Лазерная интерстициальная термотерапия
Лазерная абляция — это минимально инвазивная процедура, при которой передается тепло, чтобы «приготовить» опухоли головного мозга изнутри. Зонд вводится в опухоль через отверстие в черепе. Лазерный катетер управляется с помощью МРТ в реальном времени.
Излучение
Радиация терапия использует контролируемые высокоэнергетические лучи для лечения опухолей головного мозга.Радиационные повреждения ДНК внутри клеток, что делает их неспособными делиться и расти. Выгоды излучения не возникают немедленно, а происходят с время. Агрессивные опухоли, клетки которых делятся быстро, как правило, быстро реагируют на радиацию. Со временем аномальные клетки погибают, и опухоль может уменьшиться в размерах. Доброкачественные опухоли, клетки которых медленно делятся, могут проявиться через несколько месяцев.
Высокая точность очень важна, так как смертельная доза применяется только к опухоли, а не к окружающим здоровым тканям.Есть два способа доставки излучения: внешний и внутренний луч.
Внешний пучок излучения доставляется извне тело с помощью машины, которая стремится к высокой энергии лучи (рентгеновские, гамма-лучи) на опухоль (рис. 6).
Рис. 6. Аппарат вращается вокруг пациента, направляя лучи излучения на опухоль. Форма лучей излучения соответствует форме опухоли и сводит к минимуму воздействие на нормальную ткань мозга.- Стереотаксическая радиохирургия (SRS) обеспечивает высокую дозу радиации за один сеанс.Оправы и маски используются для сохранения неподвижности пациента.
- Фракционная лучевая терапия обеспечивает более низкие дозы радиации за много посещений. Пациенты возвращаются ежедневно несколько недель для получения полного облучения доза.
- Протонная лучевая терапия доставляет ускоренную протонную энергию к опухоли на определенной глубине. Луч излучения не выходит за пределы опухоли.
- Лучевая терапия всего мозга (WBRT) обеспечивает дозу облучения всего мозга. Его можно использовать для лечения множественных опухолей головного мозга и метастазов.
Внутреннее облучение (брахитерапия) доставляется изнутри тела радиоактивными семенами, хирургически помещенными внутрь опухоль. После трепанации черепа пациенту для удаления опухоли радиоактивные имплантаты помещаются внутрь пустой полости опухоли.Радиация доза доставляется до первых нескольких миллиметров ткани в полости, где злокачественные клетки все еще могут оставаться. Пациенты имеют отсутствие риска радиационного поражения других частей собственному телу или окружающим, потому что доза недолго.
Химиотерапия
Химиотерапевтические препараты действуют, нарушая деление клеток. Со временем химиотерапия приводит к гибели аномальных клеток и уменьшению размеров опухоли.Это лечение также может повредить нормальные клетки, но они могут восстанавливаться лучше, чем аномальные клетки. Лечение проводится циклами с периодами отдыха между ними, чтобы позволить организму восстановить здоровые клетки.
Химиотерапевтические препараты можно принимать внутрь в виде таблеток, внутривенно (IV) или в виде вафли хирургическим путем помещен в опухоль. Для лечения опухолей головного мозга чаще всего используются темозоломид (Темодар) и бевацизумаб (Авастин). Наиболее частыми побочными эффектами являются тошнота, низкие показатели крови, инфекции, усталость, запоры и головные боли.Химиотерапия также используется для увеличения гибели опухолевых клеток во время лучевой терапии.
Некоторые химиотерапевтические препараты (пластина BCNU) наносятся локально на ложе опухоли после удаления опухоли. При нанесении его непосредственно на пораженный участок мозга побочные эффекты ограничиваются, и препарат оказывает более благоприятное действие.
Химиотерапия обычно применяется при глиомах высокой степени злокачественности; он обычно не используется при доброкачественных опухолях.
Рис. 7. Химиотерапия при глиомах высокой степени злокачественности обычно проводится в виде таблеток ежедневно в течение определенного периода времени, называемого циклом.Лекарство циркулирует через кровоток в головной мозг, где проникает через гематоэнцефалический барьер на пути к опухоли.Дополнительная терапия
- Иммунотерапия или биотерапия активирует иммунная система (Т-клетки и антитела) к разрушают опухолевые клетки. Исследовать изучает способы предотвращения или лечения рака через вакцины.
- Генная терапия использует вирусы или другие векторы ввести новый генетический материал в опухоль клетки.Эта экспериментальная терапия может вызвать опухолевые клетки умирают или повышают свою восприимчивость к другим методам лечения рака.
- Гипербарический кислород использует кислород с более высокой чем нормальный уровень, чтобы способствовать заживлению ран и помогают бороться с инфекцией. Это также может улучшить чувствительность опухоли к радиации и изучается экспериментально. В настоящее время он используется, чтобы естественным образом помочь организму удалить мертвые опухолевые клетки и лечить радиацией некроз.
Поля для лечения опухолей или поля TT
TTFields замедляет и обращает вспять рост опухоли, не давая клеткам делиться. TTFields используется для лечения мультиформной глиобластомы (GBM) в сочетании с темозоломидом у взрослых, которым был впервые поставлен диагноз. Он также одобрен для лечения рецидивирующей ГБМ после исчерпания возможностей хирургического вмешательства и лучевой терапии. Лечение заключается в ношении устройства, напоминающего купальную шапочку, которое передает электромагнитную энергию на кожу головы.
Клинические испытания
Клинические испытания — это научные исследования, в ходе которых новые методы лечения — лекарства, средства диагностики, процедуры и другие методы лечения — тестируются на людях, чтобы убедиться, что они безопасны и эффективны. Постоянно проводятся исследования по повышению уровня медицинского обслуживания. Информацию о текущих клинических испытаниях, включая право на участие, протокол и места проведения, можно найти в Интернете. Исследования могут спонсироваться Национальными институтами здравоохранения (см. Клинические испытания.gov), а также частные промышленные и фармацевтические компании (см. www.centerwatch.com).
Восстановление и профилактика
Самостоятельная помощь
Ваш лечащий врач и онколог должны: обсудить любые потребности в домашнем уходе с вами и вашим семья. Поддерживающие меры различаются в зависимости от ваши симптомы. Например, трости или ходунки. может помочь тем, у кого проблемы с ходьбой. План заботы об изменении психического статуса должны быть адаптированы к потребностям каждого пациента.
Права на вождение могут быть приостановлены во время взятия противосудорожный препарат. Поскольку каждое государство имеет разные правила вождения и заеды, обсудите этот вопрос со своим врачом.
Также может быть уместно обсудить заранее медицинские директивы (например, завещание о жизни, здоровье доверенность на попечение, долговременная доверенность) с вашей семье, чтобы обеспечить вам медицинское обслуживание и пожелания выполняются.
Реабилитация
Поскольку опухоли головного мозга развиваются в мозг, контролирующий движение, речь, зрение и мышления, реабилитация может быть необходимой часть восстановления. Хотя иногда мозг может исцелить себя после травмы лечения, это потребуется время и терпение. Нейропсихолог может помочь пациентам оценить изменения, вызванные опухоли головного мозга и разработать план реабилитации.Нейропсихологическая оценка оценивает эмоциональное состояние пациента, повседневное поведение, когнитивные (умственные) способности и личность.
Физиотерапия, трудотерапия и логопедия может помочь улучшить или исправить потерянные функции.
Повторение
Насколько хорошо опухоль поддается лечению, остаются в стадии ремиссии или рецидивируют после лечения зависит от конкретного типа и локализации опухоли.Рецидивирующая опухоль может быть опухолью, которая все еще сохраняется после лечения, тот, который отрастает снова через некоторое время после обработки его уничтожили, или новая опухоль, которая растет в том же месте, что и оригинальный.
Когда опухоль головного мозга находится в стадии ремиссии, опухоль клетки перестали расти или размножаться. Периоды ремиссии различаются. В целом доброкачественные опухоли рецидивируют реже злокачественных.
Поскольку невозможно предсказать, будет ли когда конкретная опухоль может рецидивировать, пожизненно мониторинг с помощью МРТ или КТ необходим для людей, лечившихся от опухоли головного мозга, даже доброкачественное поражение. Может быть выполнено последующее сканирование. каждые 3-6 месяцев или ежегодно, в зависимости от тип опухоли, которая у вас была.
Источники и ссылки
Если у Вас есть вопросы, обращайтесь Mayfield Brain & Spine по телефону 800-325-7787 или 513-221-1100.
Группы поддержки предоставляют возможность пациентам и их семьи, чтобы поделиться опытом, получить поддержка и узнайте о достижениях в лечении и лекарства.
Ссылки
анапластический: когда клетки делятся быстро и мало или совсем не похожи на нормальные клетки по внешнему виду или функциям.
астроцитома: опухоль, возникающая в поддерживающих клетках (астроцитах) головной или спинной мозг; чаще всего в головном мозге.
доброкачественная: рядом не вторгается ткани или намазывать; доброкачественные.
биопсия: образец ткани клетки для исследования под микроскопом, чтобы определить наличие или причину заболевания.
брахитерапия: вид излучения терапия, при которой капсулы, содержащие радиоактивные вещества хирургически имплантируются в опухоль для доставки радиации; также называется внутренним лучевая терапия.
рак: общий термин для более чем 100 различных заболеваний, вызванных неконтролируемыми, аномальный рост клеток. Раковые клетки могут вторгаться и разрушают нормальные ткани, и могут проходить через кровоток и лимфатическая система для достижения другие части тела.химиотерапия: лечение с токсичные химические вещества (например, противоопухолевые препараты).
хондросаркома: редкая злокачественная опухоль кости возникает из примитивных ячеек хорды и состоит хряща.хордома: редкая опухоль кости возникающие из примитивных ячеек хорды; обычно возникает у основания позвоночника (крестец) или у основания черепа (ската).
краниофарингиома: доброкачественная опухоль, возникающая из клетки, расположенные возле ножки гипофиза.
дифференциация: относится к тому, как развито раковые клетки находятся в опухоли. Хорошо дифференцированный опухолевые клетки напоминают нормальные клетки и имеют тенденцию к растут и распространяются медленнее, чем недифференцированные, которые не имеют структуры и функции нормальных клетки и бесконтрольно растут.отек: опухоль ткани вызвана скоплением жидкости.
эпендимома: опухоль, возникающая из клеток эпендимы, выстилающих желудочки головного мозга и центрального канала спинного мозга шнур.
эпидермоид: доброкачественная врожденная опухоль возникающие из эктодермальных клеток; также называется жемчужным опухоль.глиома: любая опухоль из глиальной ткани головного мозга, обеспечивающей энергия, питательные вещества и другая поддержка нервов клетки головного мозга.
гидроцефалия: аномалия накопление спинномозговой жидкости, обычно вызываемое закупоркой желудочковой системы мозг; также называется «вода в мозгу».
иммунотерапия: разработано лечения для улучшения или восстановления иммунной системы способность бороться с инфекциями и болезнями.
внутричерепное давление (ВЧД): давление внутри черепа.Нормальный ВЧД составляет 20 мм рт.
поражение: общий термин, который относится к любому изменению ткани, например опухоли, кровь, порок развития, инфекция или рубцовая ткань.
лимфома: редкая опухоль, возникающая из лимфатических клеток; может метастазировать в мозг от опухоли лимфомы в другом месте тела.
злокачественные: обладающие свойствами инвазивного роста и способности распространяться на другие области.
масс-эффект: повреждение мозга из-за к объему опухоли, закупорке жидкости, и / или избыточное накопление жидкости внутри череп.медуллобластома: опухоль, возникающая из примитивных нервных клеток; чаще всего в мозжечок.
менингиома: опухоль, возникающая из мозговых оболочек, мембраны, которая окружает головной и спинной мозг.
метастаз: распространение злокачественные клетки.
метастатическое: злокачественная опухоль который распространился из исходного источника через кровеносная или лимфатическая система.
олигодендроглиома: опухоль возникающие из опорных клеток (олигодендроглии) которые производят миелин, жировое покрытие вокруг нервные клетки.
аденома гипофиза: опухоль возникающие из клеток гипофиза; опухоль может секретировать гормоны (пролактин, адренокортикотропный, гормон роста) или нет.
излучение: лучей высокой энергии или потоки частиц, используемые для лечения болезней.
шваннома (также называемая невромой): опухоль, возникающая из шванновских клеток, которые продуцируют миелин.
стереотаксический: точный метод для обнаружения глубоких структур мозга с помощью трехмерных координат.
опухоль: аномальный рост ткань в результате неконтролируемого размножения клеток и не выполняет физиологических функций; может быть доброкачественным или злокачественным.
обновлено> 9.2018
рассмотрено> Рональд Варник, доктор медицины, Кристофер Макферсон, доктор медицины, Яир Гозал, доктор медицины, доктор философии, клиника Мэйфилд, Цинциннати, ОгайоСертифицированная медицинская информация Mayfield Материалы написаны и разработаны клиникой Mayfield Clinic. Мы соблюдаем стандарт HONcode в отношении достоверной информации о здоровье. Эта информация не предназначена для замены медицинских рекомендаций вашего поставщика медицинских услуг.
Опухоли головного мозга и рак головного мозга
Не то, что вы ищете?Обзор
Опухоли головного мозга составляют одну из 100 случаев рака, ежегодно диагностируемых в Соединенных Штатах.Большинство злокачественных опухолей головного мозга и рака головного мозга распространились от других опухолей тела к черепу, включая рак груди и легких, злокачественную меланому и рак клеток крови (например, лейкоз и лимфому). Некоторые опухоли головного мозга возникают в клетках, которые поддерживают нервные клетки головного мозга, где они могут вытеснять нормальные клетки и распространяться на другие участки тела. Опухоли могут разрушать ткани или вызывать проблемы в других частях тела из-за давления, которое опухоль оказывает на мозг.
Опухоли головного мозга можно сгруппировать по типу вовлеченных клеток (например, менингиома, астроцитома, лимфома и т. Д.) Или по расположению в головном мозге. Метастазированные клетки могут расти в одной или нескольких областях мозга. Почти половина всех опухолей головного мозга не являются злокачественными (доброкачественными), медленно растут и хорошо поддаются лечению.
Симптомы
Симптомы, вызываемые опухолями головного мозга, зависят от их местоположения, размера, скорости роста и стадии. Некоторые незлокачественные опухоли головного мозга, которые растут медленно, могут стать довольно большими, прежде чем появятся симптомы, потому что часто не происходит отека тканей мозга.Однако, если из-за своего размера или расположения они не могут быть легко удалены, они могут быть столь же опасными для жизни, как и злокачественные опухоли головного мозга.
Лицам, у которых симптомы не проходят, следует немедленно обратиться к врачу. В общем, симптомы рака головного мозга включают:
- Также могут наблюдаться отклонения от нормы пульса и частоты дыхания
- Глубокие тупые головные боли, которые часто повторяются и продолжаются без облегчения в течение длительного периода времени
- Затруднения при ходьбе или речи
- Головокружение
- Проблемы со зрением, включая двоение в глазах
- Изъятия
- Рвота
На поздних стадиях заболевания могут наблюдаться резкие изменения артериального давления.Судороги — частый симптом доброкачественных опухолей головного мозга и медленно растущих злокачественных опухолей. Опухоли могут привести к ослаблению или параличу части тела. Это может повлиять на слух, зрение и обоняние. Людям, которые демонстрируют изменения личности, склонны к замешательству и неспособны ясно мыслить, требуется немедленная медицинская помощь.
Существует множество различных типов опухолей головного мозга, некоторые из которых могут иметь несколько названий. Даже невропатологи, которые диагностируют эти опухоли головного мозга, иногда непоследовательны в том, как они их называют.Вот некоторые из наиболее распространенных типов:
Причины и факторы рискаФакторы риска включают длительное воздействие ионизирующего излучения или химических веществ, таких как винилхлориды, ароматические углеводороды, триазены и N-нитрозосоединения. Обычно воздействие происходит на рабочем месте. Генетически унаследованные заболевания, такие как туберозный склероз и болезнь фон Гиппеля-Линдау, могут сделать человека предрасположенным к опухолям головного мозга. Трое из пяти людей, страдающих опухолями головного мозга, — мужчины.Опухоли головного мозга чаще всего встречаются в раннем или среднем возрасте, но они могут появиться в любом возрасте.
Диагностика
Симптомы пациента часто указывают на наличие опухоли головного мозга и ее местонахождение. Врач может провести неврологический осмотр, чтобы определить, нормально ли работают чувства, рефлексы, психическое состояние и память пациента. Врач также может назначить визуализацию, включая компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ) головного мозга, чтобы точно определить опухоль головного мозга и показать ее размер.
Затем можно выполнить биопсию, чтобы определить тип опухоли головного мозга и определить, является ли она злокачественной (злокачественной). Во время биопсии берется небольшое количество раковой ткани и анализируется под микроскопом. Биопсию обычно проводят во время операции, при которой полностью или частично удаляется опухоль головного мозга. Опухоли, зародившиеся глубоко в головном мозге, иногда небезопасно. В этих случаях процедура биопсии включает использование трехмерной техники иглы, при которой специальное оборудование для визуализации направляет размещение иглы, позволяя клеткам втягиваться в иглу.
Иногда делают спинномозговую пункцию, чтобы можно было собрать спинномозговую жидкость и исследовать ее на наличие раковых клеток. Если опухоль вызывает давление в головном мозге, эту процедуру нельзя проводить, потому что резкое изменение давления в черепе может вызвать грыжу (выпуклость мембраны). Грыжа — одно из самых опасных возможных осложнений опухоли головного мозга, которое может вызвать серьезные проблемы с дыханием, частотой сердечных сокращений и артериальным давлением. Если грыжа не будет обнаружена на ранней стадии, она в конечном итоге приведет к коме и смерти.
Лечение
По возможности опухоли головного мозга удаляются хирургическим путем. Хотя многие из них могут быть удалены с незначительным повреждением мозга или без него, другие расположены там, где хирургическое удаление затруднено или невозможно без разрушения критических частей мозга.
Повреждение мозга, вызванное хирургическим вмешательством, может привести к частичному параличу, изменению ощущений (ощущений), слабости и плохому мышлению. Тем не менее, удаление опухоли необходимо, когда она угрожает важным структурам мозга.Даже если не удается вылечить злокачественное новообразование, операция может помочь уменьшить размер опухоли, облегчить симптомы и помочь определить тип опухоли и наилучшее лечение.
Другие методы лечения опухолей головного мозга включают:
© 2000-2021 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?Причины и факторы риска рака мозга
Факторы риска рака мозга могут различаться.Причина рака мозга до сих пор в значительной степени неизвестна. Хотя некоторые генетические условия и факторы окружающей среды могут способствовать развитию рака мозга, факторы риска для рака мозга гораздо менее определены, чем для других видов рака в организме. Кроме того, очень низок риск развития первичного рака головного мозга. Американское онкологическое общество оценивает риск в течение жизни менее 1 процента.
Важно помнить, что фактор риска рака мозга влияет только на вероятность развития рака мозга в течение всей жизни.Например, если вы прошли лучевую терапию для лечения другого рака или если вы работали в отрасли, где работали с потенциально опасными для рака химическими веществами, вы можете обсудить со своим врачом, что это означает для вашего индивидуального риска развития рака мозга. .
Не существует точной причины опухолей или рака головного мозга, хотя определенные факторы могут увеличить риск. В их числе:
Пол: Некоторые виды рака, такие как менингиомы, в два раза чаще развиваются у женщин, в то время как медуллобластомы чаще встречаются у мужчин.
Возраст: Частота рака головного мозга увеличивается с возрастом и чаще встречается у людей в возрасте 65 лет и старше. Фактор возраста варьируется в зависимости от типа клеток и местоположения опухоли. У взрослых очень низкий риск развития медуллобластом, в то время как глиомы чаще всего встречаются у взрослых. Заболеваемость менингиомами и краниофарингиомами намного чаще встречается у взрослых старше 50 лет, но, опять же, эти опухоли могут возникать в любом возрасте.
Нарушенная иммунная система: У некоторых людей с ослабленной иммунной системой повышен риск развития лимфом головного мозга.
Генетические связи: Семейный анамнез может повлиять на вероятность развития определенных заболеваний.


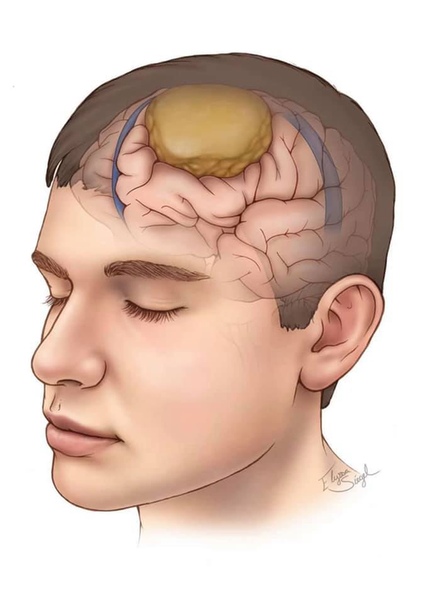

 Симптоматика усиливается, появляются когнитивные нарушения, ухудшается координация движений. Характерный симптом третьей стадии – горизонтальный нистагм, или постоянное движение зрачков по горизонтали.
Симптоматика усиливается, появляются когнитивные нарушения, ухудшается координация движений. Характерный симптом третьей стадии – горизонтальный нистагм, или постоянное движение зрачков по горизонтали.
 Удаление злокачественного новообразования – наиболее эффективный способ, гарантирующий полное избавление от болезни. Вмешательство возможно на первой и частично на второй стадии заболевания, однако многое здесь зависит от местонахождения опухоли и ее близости к жизненно важным центрам мозга. Эффективность действий хирургов возросла благодаря применению лазерной и ультразвуковой техники.
Удаление злокачественного новообразования – наиболее эффективный способ, гарантирующий полное избавление от болезни. Вмешательство возможно на первой и частично на второй стадии заболевания, однако многое здесь зависит от местонахождения опухоли и ее близости к жизненно важным центрам мозга. Эффективность действий хирургов возросла благодаря применению лазерной и ультразвуковой техники.
 Как правило, их назначают в сочетании с лучевой терапией, причем курс составляют из нескольких дополняющих друг друга препаратов. Курсы продолжительностью 1-3 недели проводят под постоянным контролем изменений крови.
Как правило, их назначают в сочетании с лучевой терапией, причем курс составляют из нескольких дополняющих друг друга препаратов. Курсы продолжительностью 1-3 недели проводят под постоянным контролем изменений крови.
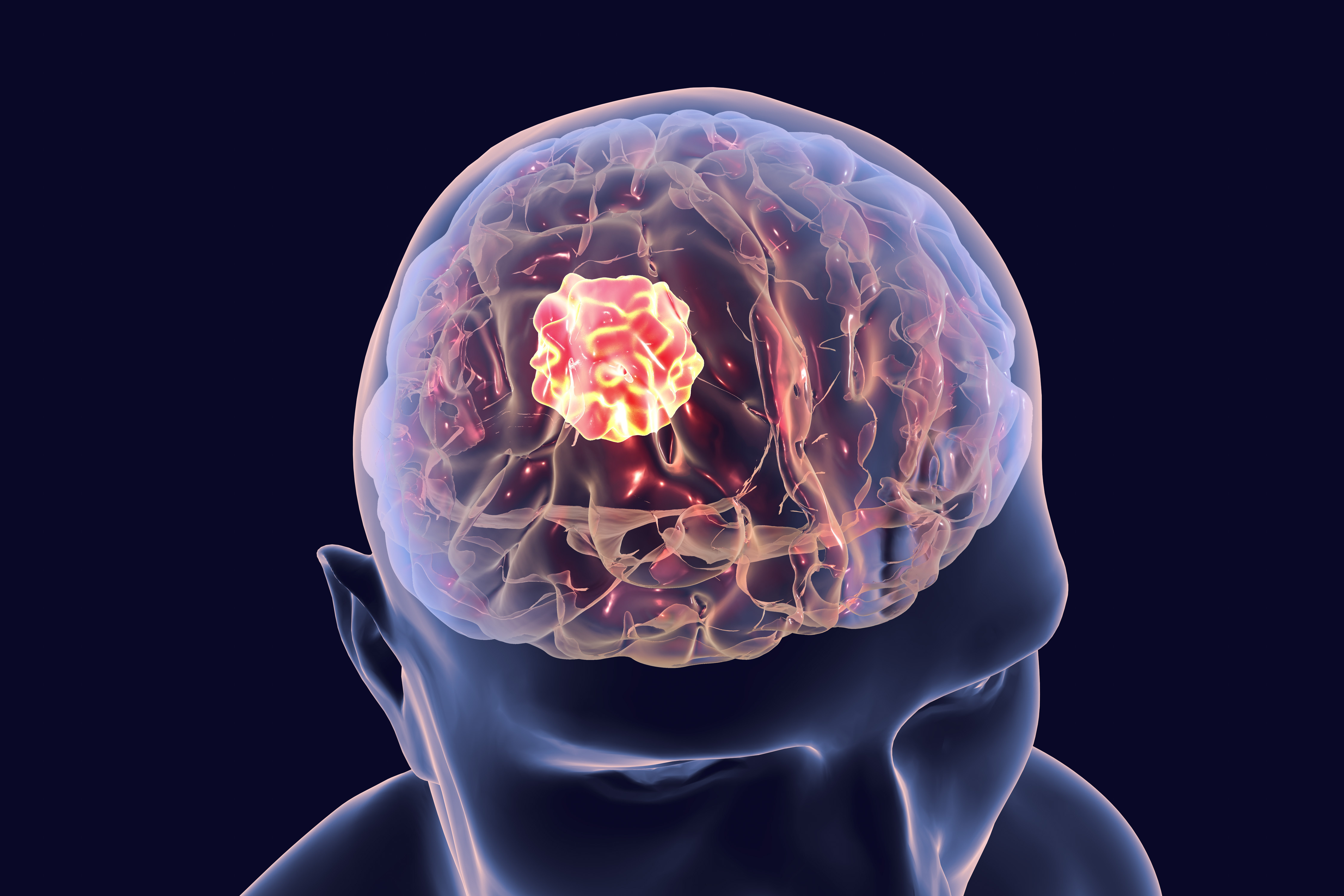

 Опухоли головного мозга. Клиника и диагностика опухолей головного мозга. 1958.
Опухоли головного мозга. Клиника и диагностика опухолей головного мозга. 1958. В кн .: Acta Neuropathologica. Том 129, 2015, дата изд.: 10.1007 / s00401-015-1438-8, с. 867-873.
В кн .: Acta Neuropathologica. Том 129, 2015, дата изд.: 10.1007 / s00401-015-1438-8, с. 867-873.