Лабораторная диагностика коклюша — сдать анализы в СЗЦДМ
Коклюш — патология инфекционного генеза, которая чаще встречается у детей. Заболевание обладает специфической симптоматикой и требует соответствующего лечения. Патогенез болезни заключается в нарушении дыхательной функции, а в процессе развития болезни происходит поражение слизистой оболочки дыхательных путей. Болезнь является довольно сложной и, до изобретения вакцины и лечения, была значительной причиной в структуре детской смертности.
На сегодня болезнь также является довольно опасной. Ежегодно около 300 000 людей умирает от этой патологии. Смертельными являются осложнения болезни, которые чаще наблюдаются у пациентов детского и преклонного возраста, в силу анатомо-физиологических и иммунных особенностей. Это говорит о том, насколько важно знать симптомы болезни и особенности лечения.
Особенности симптомов зависят от периода болезни.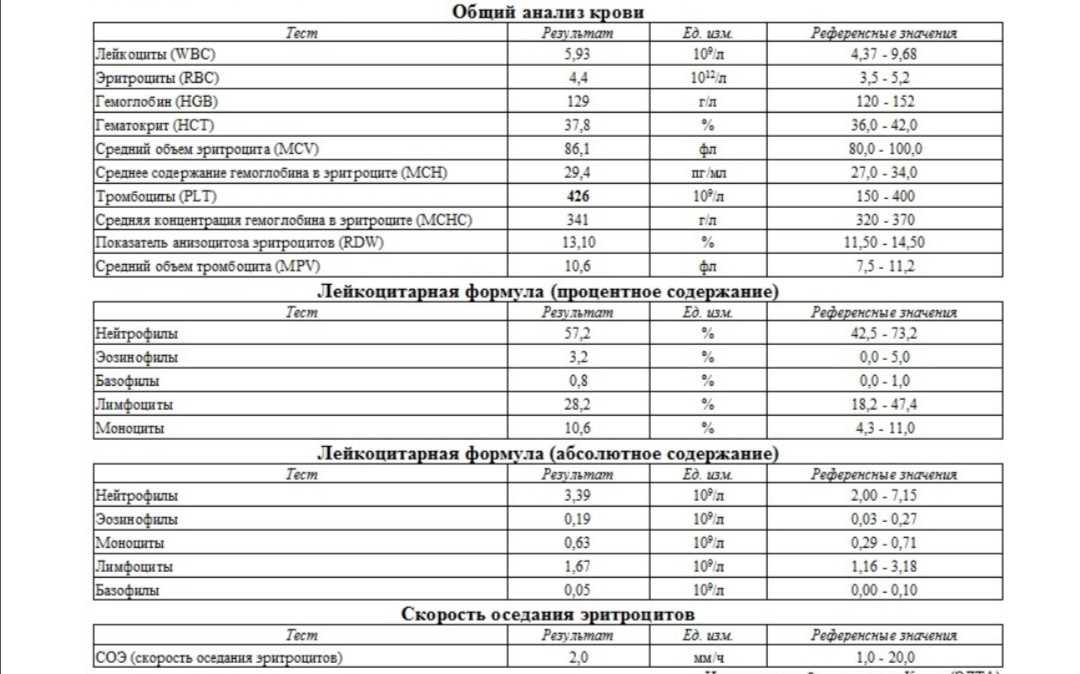
-
инкубационный;
-
катаральный;
-
спазматический;
-
разрешения;
-
восстановительный.
Рассмотрим их подробнее.
Инкубационный период длится с момента поступления возбудителя в организм до появления первых симптомов. Как правило, это от 3 до 20 суток. За это время дыхательные пути поражаются возбудителем настолько, что организм перестаёт компенсировать состояние и начинается клиническая картина болезни.
Катаральный период соответствует степени поражения организма патогенным агентом, а значит развивается постепенно. Пациент даже не может сразу определить начало болезни, настолько размытыми являются первые симптомы. Первый знак — сухой кашель или даже небольшое откашливание..gif)
Далее развивается период спазматического кашля, что, обычно, совпадает с 2 неделей катарального периода. Длительность этого отрезка болезни — несколько недель, 3-4. В это время наблюдаются наиболее яркие проявления болезни, а именно спазматический кашель, который возникает приступами. Перед приступом появляются его предвестники — дискомфорт и першение в горле, чувство сдавливания в грудной клетке, паника и беспокойство. Время возникновения приступов может быть разным, нередко они беспокоят ночью.
Как распознать приступ кашля? Он состоит из сильных толчков, которые сменяют судорожные вдохи. Такой вдох сопровождается слабым стоном и свистом и называется репризой. Этот звук возникает при прохождении воздуха через сильно суженные дыхательные пути. По окончанию приступа у пациента начинает отходить вязкая прозрачная мокрота.
Если болезнь доходит до тяжёлой степени, могут появляться рвота, судороги, тахикардия, дыхательная недостаточность.
Внешне такой приступ сопровождается отёчностью тканей лица, цианозом, набуханием сосудов шеи. Может наблюдаться покраснение глаз, в повышенном количестве отходит слюна и слёзная жидкость.
Между приступами кашля ребёнок находится в нормальном состоянии, играет, кушает с аппетитом, не испытывает какого-либо дискомфорта. Из характерных симптомов, которые бывают при коклюше: язва белого цвета на уздечке языка, которая бывает при его повреждении зубами, кровоизлияния в конъюнктиву, склонность к носовым кровотечениям.
Стадия разрешения болезни постепенно сменяет предыдущий этап. Кашель возникает все реже, становится менее специфичным, исчезают приступы и репризы. Пациент становится слабым, астеничным, ощущает раздражительность и усталость. Это состояние истощённости может удерживаться некоторое время после болезни.
Период восстановления или реконвалесценции занимает около полугода. Пациент устаёт при физических нагрузках, детям трудно даются уроки, наблюдается капризность и эмоциональная лабильность. В этот период несколько снижена иммунная функция организма и пациент становится более склонный к ОРВИ, во время которых опять возникает типичный кашель для коклюша.
Такие периоды характерны для типичной клинической картины коклюша. Но есть и атипичные формы заболевания. Это абортивная и стёртая форма. Они могут наблюдаться у тех, кто вакцинирован, а также у взрослых, чей иммунитет более развит, чем у детей и пожилых людей.
Стёртая форма сопровождается обычным сухим кашлем, который не проходит на фоне приёма противокашлевых средств. Характерных приступов при этом нету. такой кашель может беспокоить пациента от нескольких недель до нескольких месяцев, однако состояние остаётся стабильным, осложнения не проявляются.
Абортивная форма характеризуется молниеносным течением, при котором симптомы внезапно появляются и так же внезапно проходят через несколько дней.
перейти к анализам
Когда необходима диагностика коклюша?Показаниями к диагностике коклюша являются клинические проявления болезни, которые необходимо подтвердить или опровергнуть. Так как патология имеет инфекционный характер, постановка диагноза на основе клинических данных невозможны — необходимы результаты лабораторного исследования. Если у пациента есть характерные приступы кашля — анализ обязателен.
Существуют также эпидемические показания к диагностике. Необходимо сдавать анализы всем лицам, которые посещают или находились в детских учреждениях, больницах, родильных отделениях, где были обнаружены пациенты с коклюшем и есть риск заражения.
Необходимо сдавать анализы всем лицам, которые посещают или находились в детских учреждениях, больницах, родильных отделениях, где были обнаружены пациенты с коклюшем и есть риск заражения.
Кроме того, диагностика требуется для дифференциального диагноза при таких состояниях, как муковисцидоз, инородное тело дыхательных путей, астма, острые бронхиты, лимфогранулематоз, корь, пневмония, ОРЗ.
На сегодня используются такие методы исследования:
-
Бактериологический метод;
-
Серологический метод;
-
Иммуноферментный метод;
-
ПЦР;
-
гематологический.
Рассмотрим подробнее эти виды диагностики.
Бактериологический метод
Исследование проводится на 5-7 день болезни, именно в это время оно обладает наибольшей информативностью. Также следует учесть то, что лучше всего проводить забор материала до начала приёма антибактериальной терапии, иначе результат может быть ложноотрицательным. Перед сдачей анализа нельзя принимать пищу, полоскать рот, пить, чистить зубы. Забор материала проходит с задней стенки глотки с помощью специального тампона. Иногда к пациенту подносят посуду с питательной средой во время кашля. Полученный материал сеют на питательный среды, которые подходят для жизнедеятельности и роста микроорганизма. Через несколько суток после получения материала можно сделать предварительной заключение, а через неделю — точный результат анализа.
Серологический метод
Данная методика применяется на более поздних сроках болезни, через несколько недель после появления характерных симптомов.
Иммуноферментный метод
Это основной метод из серологической диагностики. Для исследования требуется венозная кровь. Полученный материал соединяют с лабораторным реактивом, который содержит патоген. Если в крови есть антитела, происходит возникновение иммунокомплекса, что говорит о наличии заболевания. Перед сдачей анализов пациент не должен принимать пищу, медикаменты, подвергаться физическим нагрузкам. Проводится исследование парных сывороток, промежуток между которыми от 10 до 14 дней.
ПЦР
Метод полимеразно-цепной реакции — наиболее современный и качественный способ подтверждения или исключения диагноза. Для реакции необходимо сдать кровь. В лабораторных условиях проводится её исследование на предмет фрагментов аминокислот генетического материала возбудителя. Далее подтверждается или исключается принадлежность полученной структуры именно к тому типу возбудителя, который вызывает коклюш. Для анализа требуются специфические дорогостоящие реактивы и соответствующее оборудование лаборатории, а также навыки персонала.
Имеется в виду обычный анализ крови, который не обладает специфическими результатами. На его основе можно только уверенно сказать про наличие воспалительного процесса бактериального генеза, так как наблюдается лейкоцитоз с типичным сдвигом лейкоцитарной формулы. Такой результат может стать началом лабораторной диагностики, на основе которого врач сделает следующие назначения.
Такой результат может стать началом лабораторной диагностики, на основе которого врач сделает следующие назначения.
Схема диагностики отличается по возрасту пациента, а также по наличию прививки от болезни.
Схема диагностики для тех, кто не прививался:
-
в первые две недели болезни эффективно проведение бактериологического обследования или ПЦР;
-
на 3-4 неделе болезни применяют ПЦР или серологическое исследование;
-
более 4 недель болезни — показание для серологического обследования.
На фоне приёма антибиотиков применяется ПЦР.
Для привитых лиц применяется такая схема обследования:
-
на 1-2 неделе болезни — метод ПЦР, бактериологический анализ;
-
на 3-4 неделе используют ПЦР;
-
срок болезни более 4 недель требует серологической диагностики.

Результаты бактериологического метода однозначны: наличие микроорганизмов в материале говорит о том, что именно они являются причиной патологии.
Гематологический метод является неспецифичным, диагностическое значение имеет повышение лейкоцитов более чем 9·109/л.
Результаты ПЦР являются положительными, если в организме есть фрагменты генетического материала бактерии.
Результаты серологической диагностики расшифровываются следующим образом:
-
менее 10,0 — отрицательный результат, отсутствие антител. Такой результат может быть у здорового человека или у пациента, который заболел менее, чем три недели назад;
-
от 10,0 до 50,0 — слабоположительная реакция, недостоверный результат, который требует повторной диагностики;
-
более 50,0 — реакция положительная, антитела обнаружены.
 Такой результат говорит о том, что человек болен или недавно перенёс коклюш.
Такой результат говорит о том, что человек болен или недавно перенёс коклюш.
Профилактика коклюша заключается в плановой вакцинации. Применяется вакцина АКДС, которая содержит компоненты против коклюша, дифтерии и столбняка и применяется в возрасте 3, 4, 5, 6 месяцев, а после этого в 1,5 и 6 лет. Существует также экстренная профилактика, которая заключается в введении специфического иммуноглобулина после контакта непривитого ребёнка или ребёнка до года с носителем бактерии.
Вакцина обладает высокой эффективностью, однако она не исключает возможного заболевания. Обратите внимание на то, что болезнь в таком случае будет более лёгкой формы, не принесёт осложнений, а также не приведёт к тяжёлым последствиям, ограничившись лишь стёртыми симптомами болезни. Вакцина необходимо не столько для предотвращения самой болезни, сколько для профилактики её тяжёлого течения и смертельных осложнений. Неспецифическая профилактика заключается в соблюдении эпидемических мероприятий в коллективе, где есть случаи заболевания, ограничении контакта с носителями микроорганизма, санитарно-гигиеническими мероприятиями.
Неспецифическая профилактика заключается в соблюдении эпидемических мероприятий в коллективе, где есть случаи заболевания, ограничении контакта с носителями микроорганизма, санитарно-гигиеническими мероприятиями.
Лечение проводится в амбулаторных условиях для пациентов с лёгким течение болезни, а госпитализируют тех, кто тяжело переносит болезнь, детей маленького возраста. Применяется антибактериальная терапия, глюкокортикоиды, антигистаминные средства, витамины, препараты, которые влияют на дыхательную функцию. В тяжёлых случаях требуется дополнительное введение кислорода, ноотропов, психостимулирующих препаратов.
Лаборатория центра оснащена новейшим диагностическим оборудованием. Анализы выполняются быстро и качественно. В штате медицинских центров работают высококвалифицированные специалисты, что позволяет сделать диагностику разносторонней и эффективной. Пациент может не только установить факт заболевания, но и пройти расширенную проверку организма, а также лечение. Для наших врачей нет заболевания отдельной системы — они оценивают полноценное состояние пациента и лечат его, а не патологию. Есть возможность получить результаты исследования на личную электронную почту или получить их в распечатанном виде в медицинском центре.
Пациент может не только установить факт заболевания, но и пройти расширенную проверку организма, а также лечение. Для наших врачей нет заболевания отдельной системы — они оценивают полноценное состояние пациента и лечат его, а не патологию. Есть возможность получить результаты исследования на личную электронную почту или получить их в распечатанном виде в медицинском центре.
Коклюш у детей — причины, симптомы, диагностика, анализы
Опубликовано: 28.11.2018 Обновлено: 11.06.2021 Просмотров: 3574
По данным Всемирной организации здравоохранения, от коклюша каждый год страдают около 60 млн человек. Чаще всего коклюшу подвержены дети от 2 до 5 лет и младенцы.
Не хотим пугать, но от того, насколько своевременно диагностирована болезнь, зависит жизнь маленького человека.
Причины коклюша
Болезнь вызывает грамотрицательная бактерия палочковидной формы Bordetella pertussis. Впервые эпидемия коклюша была зафиксирована документально в XVI веке французским врачом Гийомом де Байю. Официальная статистика заболеваемости ведется с 1920 года. Первая вакцина от коклюша была разработана в 1926 году. С 1959 года прививки от коклюша в нашей стране стали обязательными.
Попав в организм, вредоносная бактерия начинает размножаться и постепенно поражает клетки бронхов, бронхиол и альвеол с выделением токсина, который и провоцирует сильный спастический приступообразный кашель. Такие приступы нередко являются причиной недостаточности дыхания и приводят к гипоксии — состоянию, когда кислорода не хватает. Это отрицательно сказывается на работе головного мозга и может привести к сильнейшим судорогам и нарушению в работе центральной нервной системы.
Симптомы и течение коклюша
Выделяют две формы болезни: с выраженным кашлем спазматического характера (типичная) и с обычным кашлем (атипичная). Выраженность симптомов при типичной форме может отличаться. Различают несколько стадий коклюша, каждая последующая усугубляет состояние ребенка. Приступов может становиться больше, они протекают тяжелее, малыш перестает нормально спать, у него пропадает аппетит, начинаются проблемы с дыханием.
Выраженность симптомов при типичной форме может отличаться. Различают несколько стадий коклюша, каждая последующая усугубляет состояние ребенка. Приступов может становиться больше, они протекают тяжелее, малыш перестает нормально спать, у него пропадает аппетит, начинаются проблемы с дыханием.
В среднем от момента проникновения инфекции в организм до появления первых симптомов болезни проходит от 5 до 8 дней. В последующие 2-3 недели коклюш развивается медленно и циклично с прохождением определенных стадий. Катаральная — незначительно повышается температура тела, ребенок может шмыгать носом, и кажется, что это обычная «простуда». Спазматическая — появляются первые повторяющиеся приступы кашля. При этом заметно краснеет кожа лица, кашель сопровождается слезотечением и может заканчиваться рвотой.
Лабораторная диагностика коклюша
Первый раз ребенка вакцинируют от коклюша в 3 месяца, а затем повторяют вакцинацию трижды с интервалом в 1-1,5 месяца. Важно понимать, что иммунная защита после этой процедуры все еще несовершенна. Поэтому ревакцинацию проводят вновь через 1,5-2 года.
Важно понимать, что иммунная защита после этой процедуры все еще несовершенна. Поэтому ревакцинацию проводят вновь через 1,5-2 года.
Чаще других заболевают именно непривитые дети, а также дети постарше и даже взрослые из-за ослабления поствакцинального иммунитета.
Что важно в диагностике коклюша? В первую очередь дифференцировать его от других возможных заболеваний, протекающих с кашлем (ОРВИ, туберкулезный бронхоаденит, паракоклюш).
В СИТИЛАБ вы можете выполнить все необходимые исследования и не только выявить возбудителя коклюша Bordetella pertussis, но и провести анализ на наличие антител IgM — для установления факта болезни — и антител IgG — для выяснения вопроса о ревакцинации.
Для выявления возбудителя можно сдать мазки из носоглотки, ротоглотки и слюну (ПЦР-диагностика). А для определения уровня антител берется кровь. Процедуру проводят детские медсестры с помощью специальных систем: все проходит быстро и комфортно для ребенка.
Во время коклюша малыш плохо себя чувствует, может быть раздражен и взволнован поездкой в медицинский центр. Напоминаем всем заботливым родителям: вы можете вызвать бригаду медсестер СИТИЛАБ на дом, чтобы сдать анализы в привычной домашней обстановке и не ехать с заболевшим ребенком в медицинский центр!
После процедуры взятия медсестра забирает весь биоматериал и самостоятельно доставляет его в лабораторию. Вам ехать не нужно. Результаты придут оперативно на e-mail и будут доступны в личном кабинете на сайте; также их можно получить с курьером.
Крепкого здоровья вашим детям!
Лабораторная диагностика коклюша и паракоклюша
Комплексное исследование, направленное на диагностику коклюша и паракоклюша, а также на оценку эффективности вакцинации против коклюша.
Синонимы русские
Возбудители коклюша, паракоклюша; комплексное обследование.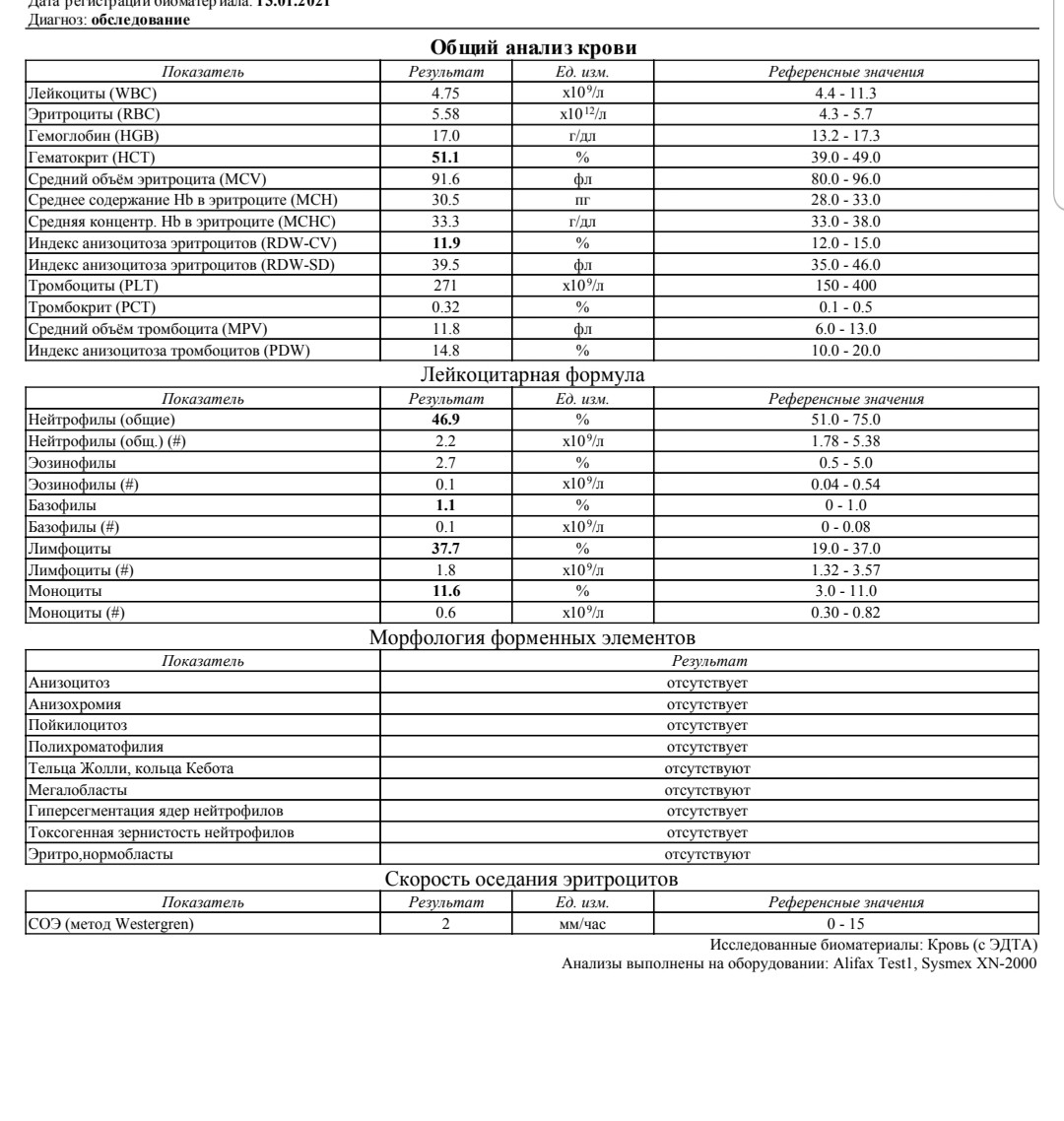
Синонимы английские
Bordetella pertussis, Bordetella parapertussis; comprehensive examination.
Какой биоматериал можно использовать для исследования?
Венозную кровь, мазок из носоглотки, мазок из зева (ротоглотки).
Как правильно подготовиться к исследованию?
- За 3-4 часа до взятия мазков из ротоглотки (зева) не употреблять пищу, не пить, не чистить зубы, не полоскать рот/горло, не жевать жевательную резинку, не курить. За 3-4 часа до взятия мазков из носа не закапывать капли/спреи и не промывать нос. Взятие мазков оптимально выполнять утром, сразу после ночного сна.
Общая информация об исследовании
Коклюш представляет собой острую антропонозную бактериальную инфекцию. Возбудитель – Bordetella pertussis (палочка Борде — Жонгу), мелкая неподвижная грамотрицательная коккобацилла, строгий аэроб. Инфекция передается воздушно-капельным путём. Источником инфекции является больной человек с любой формой инфекционного процесса.
Источником инфекции является больной человек с любой формой инфекционного процесса.
В течении заболевания выделяют следующие периоды: инкубационный период (длительностью от нескольких дней до двух недель), катаральный (от 5-8 до 11-14 дней), пароксизмальный, или спазматический (2-8 недель), разрешения (2-4 недели) и реконвалесценции (2-6 месяцев). Наиболее характерными для коклюша являются проявления, характеризующие пароксизмальный период заболевания. К ним относятся сухой спастический кашель, цианоз носогубного треугольника, акроцианоз, возможна рвота, лихорадка, слабость, в гемограмме – лейкоцитоз, лимфоцитоз. Следует отметить, что наиболее тяжело заболевание протекает у детей раннего возраста, возможно развитие осложнений со стороны бронхолегочной и нервной систем. У взрослых и лиц после вакцинации коклюш чаще протекает в легкой, атипичной форме, как правило, без осложнений.
Паракоклюш – это острая бактериальная инфекция респираторного тракта, поражающая детей и взрослых..jpg.5773fb130847b15d6637d2244e38824d.jpg) Возбудителем инфекции является аэробная палочка Bordetella parapertussis. Клинические проявления данного заболевания схожи с картиной коклюша, характерна более стертая смена периодов, легкое течение, редкое развитие осложнений, преимущественно у детей.
Возбудителем инфекции является аэробная палочка Bordetella parapertussis. Клинические проявления данного заболевания схожи с картиной коклюша, характерна более стертая смена периодов, легкое течение, редкое развитие осложнений, преимущественно у детей.
Диагностика коклюша и паракоклюша основана на клинико-эпидемиологических данных, результатах изменений в клиническом анализе крови и подтверждается лабораторными методами. В клинической лабораторной диагностике данных заболеваний применяют несколько методов: бактериологический метод для выявления роста колоний возбудителей коклюша/паракоклюша; серологический метод, направленный на определение суммарных антител к данным возбудителям; метод полимеразной цепной реакции (ПЦР) – для выявления генетического материала возбудителя коклюша.
Бактериологическое обследование является первым этапом диагностики, но позволяет выявлять возбудителей только на ранних сроках заболевания, в первые 2-3 недели.
Метод ПЦР является высокоэффективным в диагностике коклюша, позволяет выявлять фрагменты ДНК возбудителя B. pertussis в исследуемом биоматериале, обладает высокой диагностической специфичностью, достигающей 100 %. Использование данного метода рекомендовано в первые три недели от начала клинических проявлений заболевания, то есть в катаральный и ранний пароксизмальный период. В более поздние сроки заболевания диагностическая чувствительность метода падает. Следует отметить, что в отличие от других лабораторных методов ПЦР эффективна на фоне лечения антибактериальными препаратами. Также она используется при обследовании детей раннего возраста, в отличие от более старших детей и взрослых, когда возможно возрастание числа ложноположительных результатов. У лиц, вакцинированных против коклюша, положительный результат данного метода может свидетельствовать о транзиторном носительстве патогена, а не об активной форме заболевания.
pertussis в исследуемом биоматериале, обладает высокой диагностической специфичностью, достигающей 100 %. Использование данного метода рекомендовано в первые три недели от начала клинических проявлений заболевания, то есть в катаральный и ранний пароксизмальный период. В более поздние сроки заболевания диагностическая чувствительность метода падает. Следует отметить, что в отличие от других лабораторных методов ПЦР эффективна на фоне лечения антибактериальными препаратами. Также она используется при обследовании детей раннего возраста, в отличие от более старших детей и взрослых, когда возможно возрастание числа ложноположительных результатов. У лиц, вакцинированных против коклюша, положительный результат данного метода может свидетельствовать о транзиторном носительстве патогена, а не об активной форме заболевания.
Серологическое обследование позволяет выявлять в сыворотке крови специфические антитела, направленные к антигенам возбудителей B. pertussis и B. parapertussis. Они могут быть обнаружены с помощью реакции непрямой гемагглютинации (РНГА).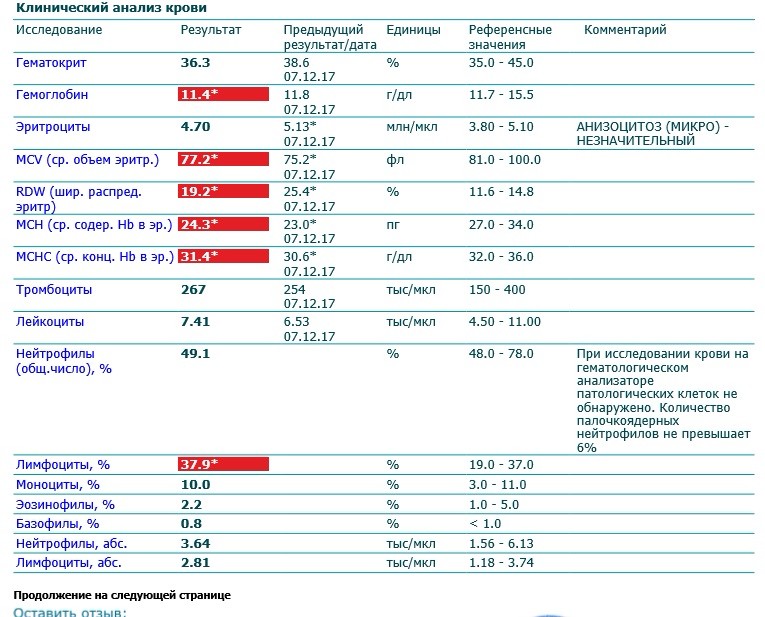
При выборе РНГА в качестве диагностического теста при подозрении на коклюш и паракоклюш следует учитывать клинический период заболевания, возраст пациента и наличие предшествующей вакцинации. Для подтверждения диагноза необходимо определение нарастания титра антител в четыре и более раза в парных сыворотках, взятых с интервалом 10-14 дней. Реакцию ставят параллельно с коклюшным и паракоклюшным антигеном. Серологическое обследование рекомендовано применять в период 3-6 недель от начала первых клинических симптомов заболевания, характеризующий пароксизмальный период коклюша. Данный метод не рекомендуется применять детям до 3 месяцев, так как иммунная система новорождённых в это время ещё незрелая и могут быть обнаружены материнские антитела в низких титрах. Также не рекомендуется проводить серологическое исследование лицам в течение 1 года после вакцинации против коклюша вследствие невозможности различить иммунный ответ на вакцинацию или на первичную инфекцию. Титр антител к B. pertussis может быть определен для оценки эффективности прививки против коклюша у детей.
Для чего используется исследование?
- Для комплексной лабораторной диагностики коклюша и паракоклюша.
- Для диагностики коклюша в первые три недели от начала заболевания, характеризующие катаральный и ранний пароксизмальный период, а также на фоне лечения антибактериальными препаратами.
- Для диагностики коклюша и паракоклюша в спазматический (пароксизмальный) период заболевания.
- Для оценки эффективности вакцинации против коклюша.
Когда назначается исследование?
- При клинических проявлениях коклюша/паракоклюша: сухой спастический кашель, сопровождающийся глубоким свистящим вдохом, рвотой, цианозом носогубного треугольника, акроцианоз, лихорадка, слабость, насморк, слезотечение.
- При обследовании лиц, находившихся в тесном контакте с больными коклюшем/паракоклюшем.
- При оценке эффективности вакцинации против коклюша.
Что означают результаты?
Референсные значения
1. anti-Bordetella pertussis
anti-Bordetella pertussis
Результат: отрицательный.
Титр: 1:80 – условно-защитный титр у невакцинированных лиц; 1:160 – условно-защитный титр поствакцинального иммунитета.
2. anti-Bordetella parapertussis
Результат: отрицательный.
Титр:
3. Bordetella pertussis, ДНК
Результат: не обнаружено.
Причины положительного результата:
- коклюш;
- паракоклюш;
- транзиторное носительство;
- иммунный ответ после вакцинации.
Причины отрицательного результата:
- отсутствие коклюша/паракоклюша;
- неэффективная вакцинация против коклюша;
- снижение иммунологического ответа после вакцинации;
- ложноотрицательные результаты.
Что может влиять на результат?
- Клинический период заболевания, возраст пациента, наличие предшествующей вакцинации;
- применение антибактериальных препаратов в зависимости от стадии (периода) заболевания и применяемого метода лабораторной диагностики;
- особенности иммунного ответа у новорождённых детей;
- предшествующая вакцинация.

Важные замечания
- При интерпретации результатов обследования необходимо учитывать методы диагностики, возраст пациентов, клиническую стадию (период) заболевания, предшествующую вакцинацию.
- Для комплексной оценки полученных результатов их необходимо сопоставлять с эпидемиологическими, клиническими и другими лабораторными данными.
Также рекомендуется
- Посев на Bordetella pertussis/parapertussis
- Клинический анализ крови: общий анализ, лейкоцитарная формула, СОЭ (с микроскопией мазка крови при выявлении патологических изменений)
Кто назначает исследование?
Инфекционист, педиатр, пульмонолог, оториноларинголог, терапевт, врач общей практики.
Литература
- Ghanaie RM, Karimi A, Sadeghi H, Esteghamti A, Falah F, Armin S, Fahimzad A, Shamshiri A, Kahbazi M, Shiva F. Sensitivity and specificity of the World Health Organization pertussis clinical case definition / Int J Infect Dis.
 2010 Dec;14(12):e1072-5.
2010 Dec;14(12):e1072-5. - Przegl Epidemiol. 2014;68(4):633-6.
- Piekarska K, Rzeczkowska M, Rastawicki W, Dąbrowska-Iwanicka A, Paradowska-Stankiewicz I.Usefulness of laboratory methods in diagnosis of pertussis in adult with paroxysmal cough / Przegl Epidemiol. 2014;68(4):633-6.
- Fauci, Braunwald, Kasper, Hauser, Longo, Jameson, Loscalzo Harrison’s principles of internal medicine, 17th edition, 2009.
- Laboratory manual for the diagnosis of whooping cough caused by Bordetella pertussis / Bordetella parapertussis. World Health Organization. Dept. of Immunization, Vaccines and Biologicals. WHO/IVB/04.14, 2004.
- Инфекции дыхательных путей. Диагностика коклюша и паракоклюша. – Методические рекомендации МР 3.1.2.0072-13.
KDL. Коклюш. Анализы и цены
Алергология. ImmunoCAP. Индивидуальные аллергены, IgE
Аллергокомпоненты ImmunoCAP
Аллергокомпоненты деревьев
Аллергокомпоненты животных и птиц
Аллергокомпоненты плесени
Аллергокомпоненты трав
Пищевые аллергокомпоненты
Аллергология.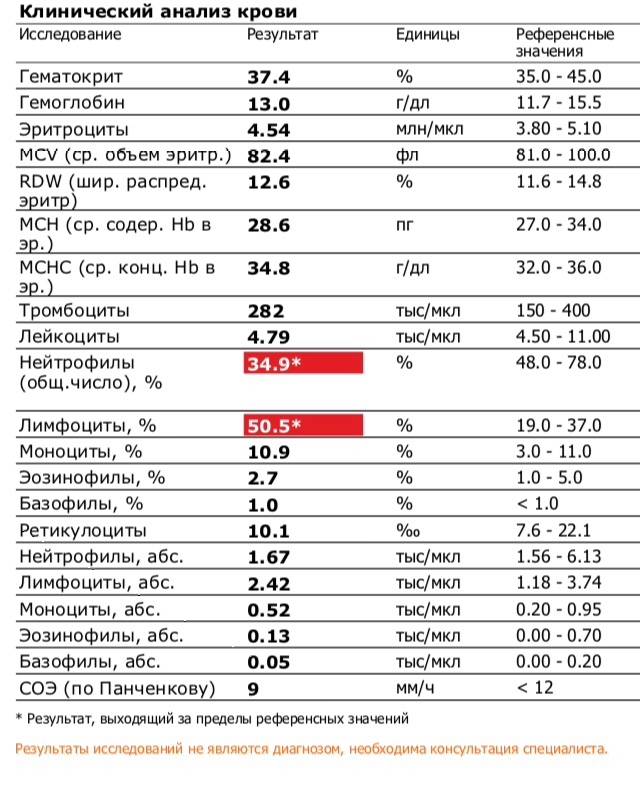 ImmunoCAP. Комплексные исследования IgE (результат по каждому аллергену)
ImmunoCAP. Комплексные исследования IgE (результат по каждому аллергену)
Аллергология. ImmunoCAP. Панели аллергенов IgE, скрининг (результат СУММАРНЫЙ)
Аллергология. ImmunoCAP. Фадиатоп
Аллергология. Immulite. Индивидуальные аллергены
Аллергены гельминтов, IgE
Аллергены грибов (кандида и плесневых), IgE
Аллергены деревьев, IgE
Аллергены животных и птиц, IgE
Аллергены клещей домашней пыли, IgE
Аллергены лекарств и химических веществ, IgE
Аллергены насекомых, IgE
Аллергены пыли, IgE
Аллергены ткани, IgE
Аллергены трав, IgE
Бактериальные аллегены (стафилококк), IgE
Пищевые аллергены, IgE
Пищевые аллергены, IgG
Аллергология. Immulite. Комплексы аллергенов, IgE (результат по каждому аллргену)
Аллергология. Immulite. Панели аллергенов, скрининг (результат СУММАРНЫЙ)
Аллергены деревьев, IgE (панель)
Аллергены животных и птиц, IgE (панель)
Аллергены трав, IgE (панель)
Ингаляционные аллергены, IgE (панель)
Пищевые аллергены, IgE (панель)
Аллергология.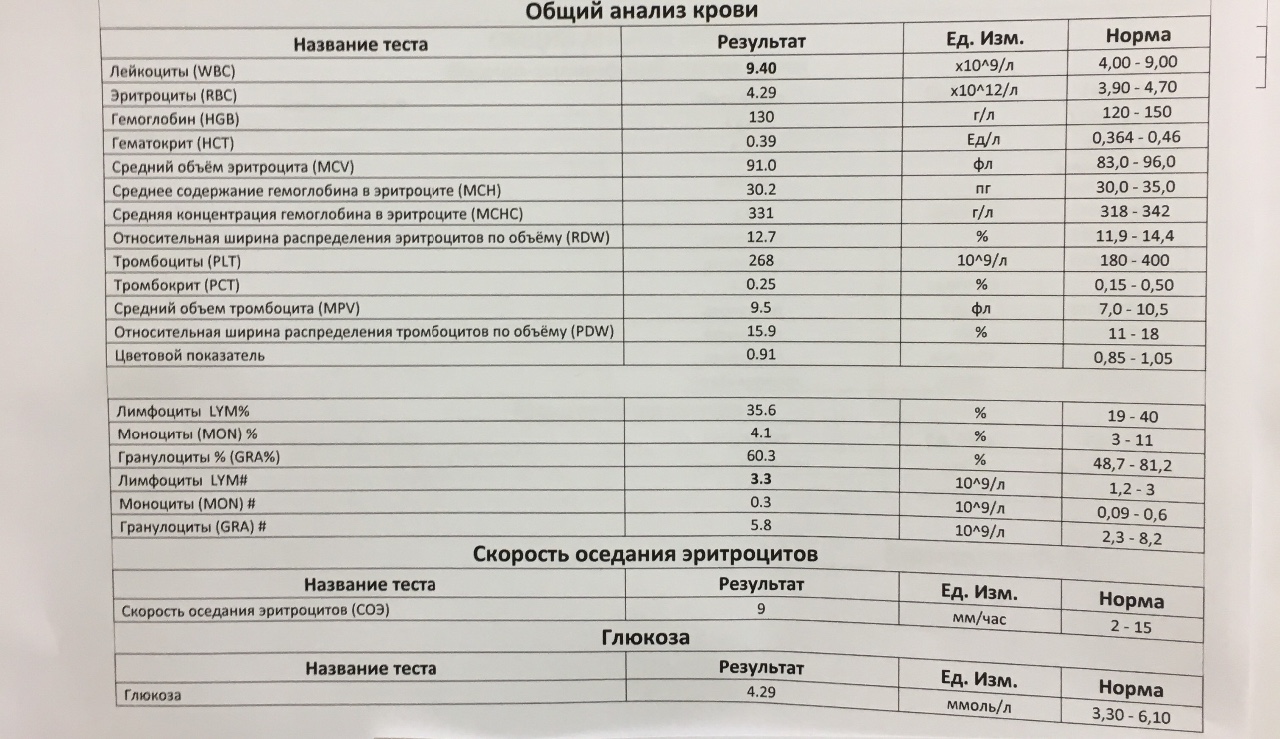 Immulite. Панели пищевых аллергенов IgG (результат СУММАРНЫЙ)
Immulite. Панели пищевых аллергенов IgG (результат СУММАРНЫЙ)
Аллергология. ImmunoCAP. Индивидуальные аллергены, IgE
Аллергены деревьев, IgE
Аллергены животных и птиц, IgE
Аллергены пыли, IgE
Аллергены трав, IgE
Пищевые аллергены, IgE
Аллергология. RIDA. Комплексы аллергенов, IgE
Аллергология. RIDA. Комплексы аллергенов, IgE (результат по каждому аллргену)
Аллергология. Местные анестетики, IgE
Биохимические исследования крови
Диагностика анемий
Липидный обмен
Обмен белков
Обмен пигментов
Обмен углеводов
Специфические белки
Ферменты
Электролиты и микроэлементы
Биохимические исследования мочи
Разовая порция мочи
Суточная порция мочи
Витамины, аминокислоты, жирные кислоты
Гематология
Гемостаз (коагулограмма)
Генетические исследования
HLA-типирование
Исследование генетических полиморфизмов методом пиросеквенирования
Исследование генетических полиморфизмов методом ПЦР
Молекулярно-генетический анализ мужского бесплодия
Гистологические исследования
Гистологические исследования лаборатории UNIM
Гормоны биологических жидкостей
Гормоны гипофиза и гипофизарно-адреналовой системы
Гормоны крови
Гормоны гипофиза и гипофизарно-адреналовой системы
Маркеры остеопороза
Пренатальная диагностика
Ренин-альдостероновая система
Тесты репродукции
Функция органов пищеварения
Функция щитовидной железы
Гормоны мочи
Диагностика методом ПЦР
COVID-19
Андрофлор, иследование биоценоза (муж)
Вирус герпеса VI типа
Вирус Варицелла-Зостер (ветряной оспы)
Вирус герпеса VI типа
Вирус простого герпеса I, II типа
Вирус Эпштейна-Барр
Вирусы группы герпеса
Возбудитель туберкулеза
ВПЧ (вирус папилломы человека)
Грибы рода кандида
Листерии
Парвовирус
Респираторные инфекции
Стрептококки (вкл. S.agalactie)
S.agalactie)
Токсоплазма
Урогенитальные инфекции, ИППП
Урогенитальные инфекции, комплексные исследования
Урогенитальные инфекции, условные патогены
Фемофлор, исследование биоценоза (жен)
Флороценоз, иследование биоценоза (жен)
Цитомегаловирус
Диагностика методом ПЦР, кал
Кишечные инфекции
Диагностика методом ПЦР, клещ
Клещевые инфекции
Диагностика методом ПЦР, кровь.
Вирус Варицелла-Зостер (ветряной оспы)
Вирус герпеса VI типа
Вирус простого герпеса I, II типа
Вирус Эпштейна-Барр
ВИЧ
Возбудитель туберкулеза
Гепатит D
Гепатит G
Гепатит А
Гепатит В
Гепатит С
Листерии
Парвовирус
Токсоплазма
Цитомегаловирус
Жидкостная цитология
Изосерология
Иммуногистохимические исследования
Иммунологические исследования
Иммунограмма (клеточный иммунитет)
Интерфероновый статус, базовое исследование
Интерфероновый статус, чувствительность к препаратам
Оценка гуморального иммунитета
Специальные иммунологические исследования
Исследование абортуса
Исследование мочевого камня
Исследование парапротеинов. Скрининг и иммунофиксация
Скрининг и иммунофиксация
Исследования слюны
Исследования слюны
Комплексные исследования
Лекарственный мониторинг
Маркеры аутоиммунных заболеваний
Антифосфолипидный синдром (АФС)
Аутоиммунные заболевания легких и сердца
Аутоиммунные неврологические заболевания
Аутоиммунные поражения ЖКТ и целиакия
Аутоиммунные поражения печени
Аутоиммунные поражения почек и васкулиты
Аутоиммунные эндокринопатии и бесплодие
Диагностика артритов
Пузырные дерматозы
Системные ревматические заболевания
Эли-тесты
Микробиологические исследования (посевы)
Посев крови на стерильность
Посев на гемофильную палочку
Посев на грибы (Candida)
Посев на грибы (возбудители микозов кожи и ногтей)
Посев на дифтерию
Посев на микоплазмы и уреаплазмы
Посев на пиогенный стрептококк
Посев на стафилококк
Посевы кала
Посевы мочи
Посевы на микрофлору (конъюнктива)
Посевы на микрофлору (отделяемое)
Посевы на микрофлору (урогенитальный тракт женщины)
Посевы на микрофлору (урогенитальный тракт мужчины)
Посевы на микрофлору ЛОР-органы)
Ускоренные посевы с расширенной антибиотикограммой
Неинвазивная диагностика болезней печени
Программы неинвазивной диагностики болезней печени
Неинвазивный пренатальный ДНК-тест (НИПТ)
Неинвазивный пренатальный тест (пол/резус плода)
Общеклинические исследования
Исследование назального секрета
Исследование секрета простаты
Исследования кала
Исследования мочи
Исследования эякулята
Микроскопическое исследование биологических жидкостей
Микроскопия на наличие патогенных грибов и паразитов
Микроскопия отделяемого урогенитального тракта
Онкогематология
Иммунофенотипирование при лимфопролиферативных заболеваниях
Миелограмма
Молекулярная диагностика миелопролиферативных заболеваний
Цитохимические исследования клеток крови и костного мозга
Онкогенетика
Онкомаркеры
Пищевая непереносимость, IgG4
Полногеномные исследования и панели наследственных заболеваний
Пренатальный скрининг
Серологические маркеры инфекций
Аденовирус
Бруцеллез
Вирус HTLV
Вирус Варицелла-Зостер (ветряной оспы)
Вирус герпеса VI типа
Вирус Коксаки
Вирус кори
Вирус краснухи
Вирус эпидемического паротита
Вирус Эпштейна-Барр
Вирусы простого герпеса I и II типа
ВИЧ
Гепатит D
Гепатит А
Гепатит В
Гепатит Е
Гепатит С
Грибковые инфекции
Дифтерия
Кишечные инфекции
Клещевые инфекции
Коклюш и паракоклюш
Коронавирус
Менингококк
Паразитарные инвазии
Парвовирус
Респираторные инфекции
Сифилис
Столбняк
Токсоплазма
Туберкулез
Урогенитальные инфекции
Хеликобактер
Цитомегаловирус
Специализированные лабораторные исследования.
Дыхательный тест
Микробиоценоз по Осипову
Тяжелые металлы и микроэлементы
Тяжелые металлы и микроэлементы в волосах
Тяжелые металлы и микроэлементы в крови
Тяжелые металлы и микроэлементы в моче
Услуги
Выезд на дом
ЭКГ
Установление родства
Химико-токсикологические исследования
Хромосомный микроматричный анализ
Цитогенетические исследования
Цитологические исследования
Чекап
Вспышка коклюша среди привитых детей в организованном коллективе
Белорусский государственный медицинский университет, Минск, Беларусь, Республиканский центр гигиены, эпидемиологии и общественного здоровья, Минск, Беларусь, 3РНПЦ эпидемиологии и микробиологии Минздрава Республики Беларусь, Минск, Беларусь
Описана вспышка коклюша у детей, возникшая весной 2016 г. в одной из школ Республики Беларусь. Проана-лизированы 8 случаев заболевания коклюшем у детей в возрасте от 7 до 11 лет. Первой заболела девочка 10 лет, не привитая по медицинским противопоказаниям, она явилась источником инфекции для 7 детей, привитых цельноклеточной вакциной АКДС.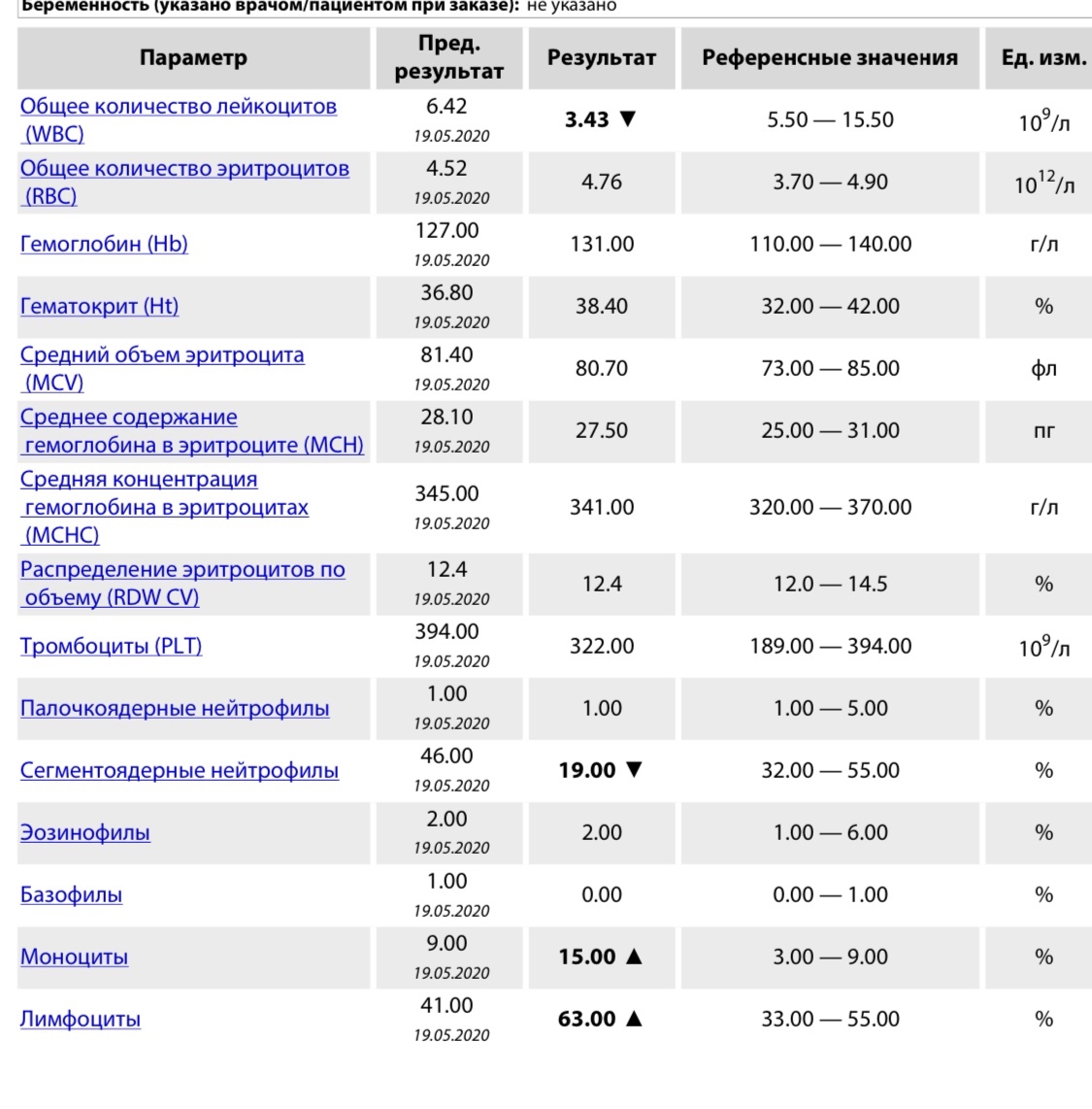 У привитых детей прошло в среднем 7 [6—8] лет с момента ревакцинации. Все 8 случаев коклюша были подтверждены лабораторно. Течение инфекции было гладким и протекало в легкой и средней степени тяжести с нивелированием основных клинических симптомов типич-ного коклюша. Лабораторные данные общего анализа крови у большинства детей не имели специфических для коклюша изменений.
У привитых детей прошло в среднем 7 [6—8] лет с момента ревакцинации. Все 8 случаев коклюша были подтверждены лабораторно. Течение инфекции было гладким и протекало в легкой и средней степени тяжести с нивелированием основных клинических симптомов типич-ного коклюша. Лабораторные данные общего анализа крови у большинства детей не имели специфических для коклюша изменений.
Ключевые слова: коклюш, вспышка, дети, цельноклеточная вакцина.
Проблема заболеваемости коклюшем в XXI веке остается по-прежнему актуальной, несмот-ря на то, что инфекция относится к вакцино- управляемым. Увеличение заболеваемости де-тей и взрослых по всему миру связывают с антигенным дрейфом возбудителя, особенно-стями иммунного ответа на различные виды вакцин, низким охватом населения вакцинацией, а также совершенствованием методов специфической лабораторной диагностики [1, 2]. Учитывая увеличение доли подростков среди заболевших детей, что подтверждается многочисленными данными литературы, существует вопрос о введении 2-й и даже 3-й ревакцинации, разрабатываются новые вакцины для интраназального введения, проводятся их клинические испытания, результаты которых оказываются ус-пешными и перспективными [3, 4].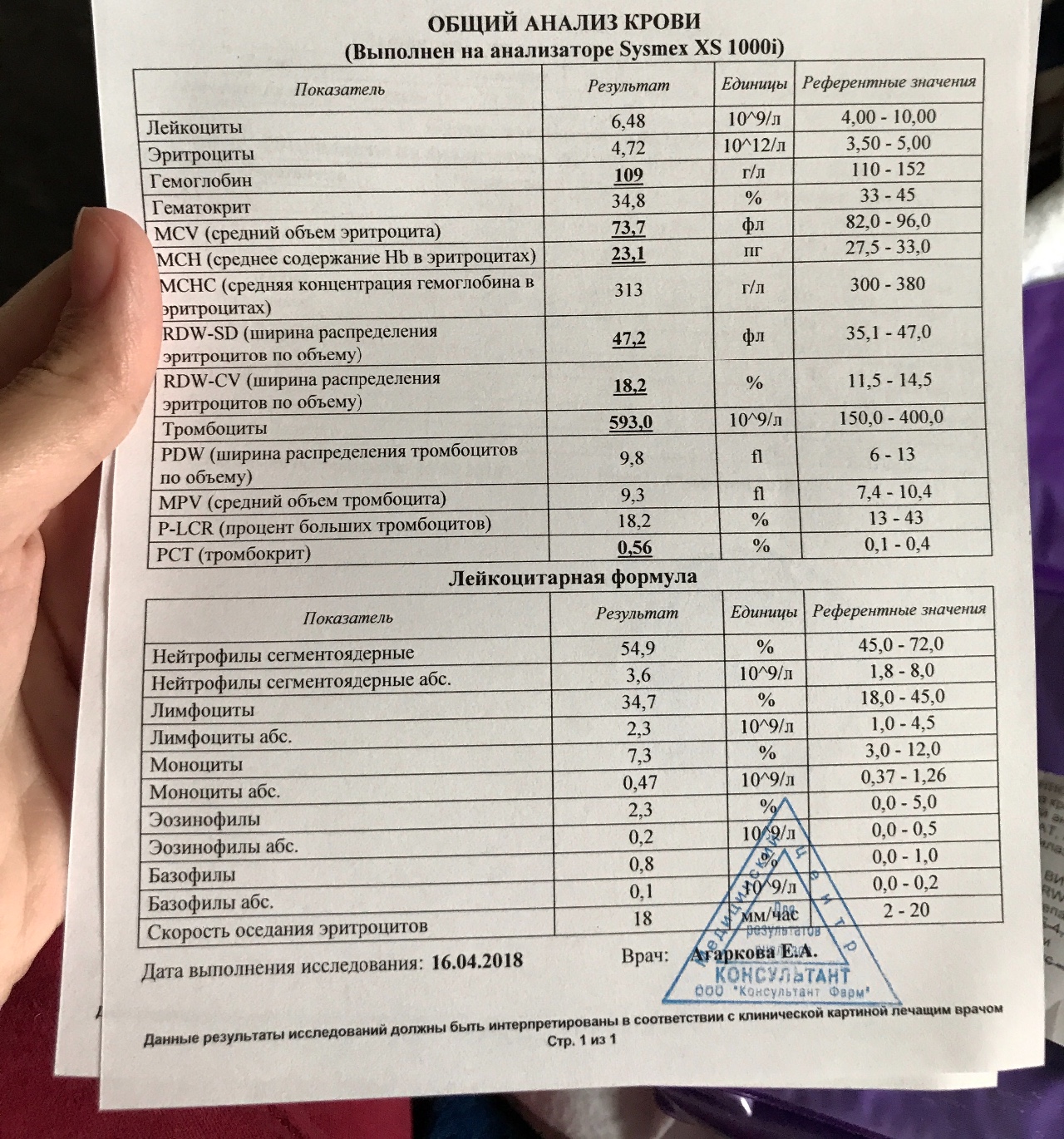 Однако несмотря на признание коклюша как проблемы и, соответственно, разработку новых методов ее решения, в последние годы многие страны на разных континентах отмечают увеличение вспышечной заболеваемости коклюшем.
Однако несмотря на признание коклюша как проблемы и, соответственно, разработку новых методов ее решения, в последние годы многие страны на разных континентах отмечают увеличение вспышечной заболеваемости коклюшем.
Вопросы эффективности вакцинопрофилак- тики рассматривались в литературе на примере вспышки коклюша среди учащихся медицинского факультета в студенческом городке в Японии в 2015 г. [5]. Описаны эпидемии коклюша в последние годы в некоторых штатах США и Австралии [6—8]. Однако чаще в публикациях упоминаются вспышки коклюша среди непривитых детей или привитых ацеллюлярными вакцинами. По данным отечественных исследователей, снижение поствакцинального иммунитета к коклюшу происходит через 7—10лет после введения цельноклеточных вакцин [9].
В данной публикации описывается вспышка коклюша среди привитых вакциной АКДС детей — учащихся одной школы, произошедшая весной 2016 г. в Республике Беларусь.
Цель исследования — описать клиническую картину заболевания и лабораторные данные у привитых школьников, заболевших коклюшем в организованном коллективе.
М а т е р и а л и м е т о д ы
Проанализированы 8 случаев заболевания коклюшем у детей — учащихся одной школы в возрасте от 7 до 11 лет. Изучены истории бо-лезни, собрана информация о прививках. Все 8 пациентов были обследованы серологически методом ИФА для определения титров IgG к коклюшному токсину. Для этого использовали тест-систему SERION ELISA classic Bordetella Pertussis toxin IgG («Virion/Serion», Германия). Диагностическим считался титр антител IgG 100 МЕ/мл и более [10].
Проведенные исследования по диагностике коклюшной инфекции на основе титров IgG к коклюшному токсину в одной сыворотке крови методом ИФА продемонстрировали, что титр IgG к коклюшному токсину выше 100 МЕ/мл может достоверно считаться подтверждением коклюшной инфекции [11—13]. Использование данного метода позволяет подтверждать диагноз коклюшной инфекции как у непривитых детей, так и у привитых, при условии, что прошло 3 года и более после проведения ревакцинации. Так как у всех пациентов в данном исследовании от ревакцинации прошло от 6 до 8 лет, то титр IgG к коклюшному токсину выше 100 МЕ/мл однозначно свидетельствовал об острой инфекции коклюша.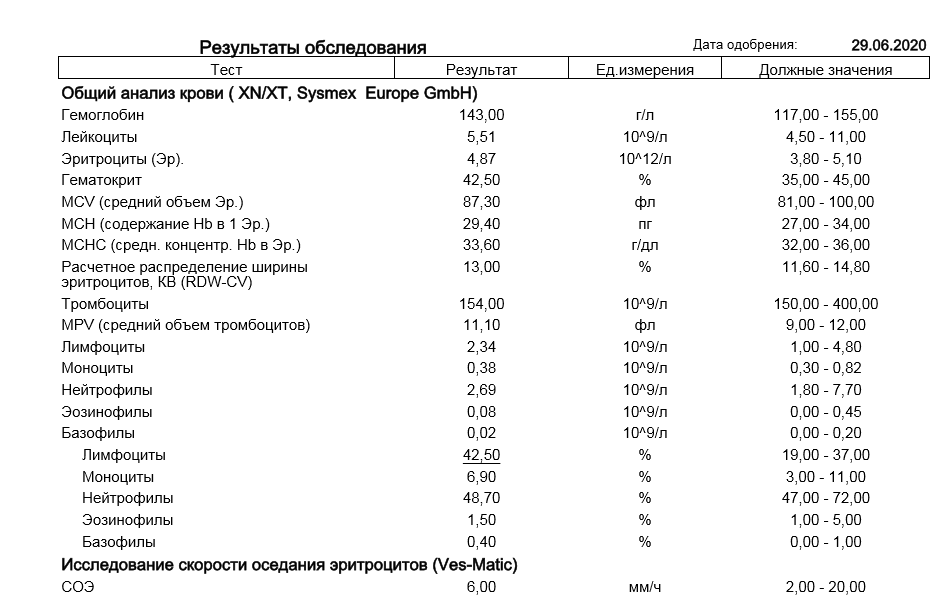 Один из пациентов был также обследован методом ПЦР. Лабораторные исследования проводились в РНПЦ эпидемиологии и микробиологии.
Один из пациентов был также обследован методом ПЦР. Лабораторные исследования проводились в РНПЦ эпидемиологии и микробиологии.
Р е з у л ь т а т ы и о б с у ж д е н и е
Согласно Санитарным нормам и правилам, вспышкой коклюша считается 2 случая заболевания и более, возникших в организованном коллективе. Вспышка коклюша началась с непривитой девочки, которая явилась источником инфекции для 2 привитых братьев, от которых в дальнейшем произошло инфицирование еще 5 детей — учащихся той же школы. По представленным медицинским документам, 7 детей были привиты и ревакцинированы АКДС в сроки, предусмотренные календарем прививок Республики Беларусь.
Пациент № I. Первой заболела девочка 10 лет, когда 23.02.2016 г. у нее появился мало-продуктивный кашель. В момент появления первых признаков заболевания она находилась на санаторно-курортном лечении в санатории-профилактории для детей с заболеваниями органов дыхания по поводу бронхиальной астмы (БРА).
В течение 1 мес с момента появления кашля ребенка неоднократно осматривал врач санатория и участковый врач-педиатр.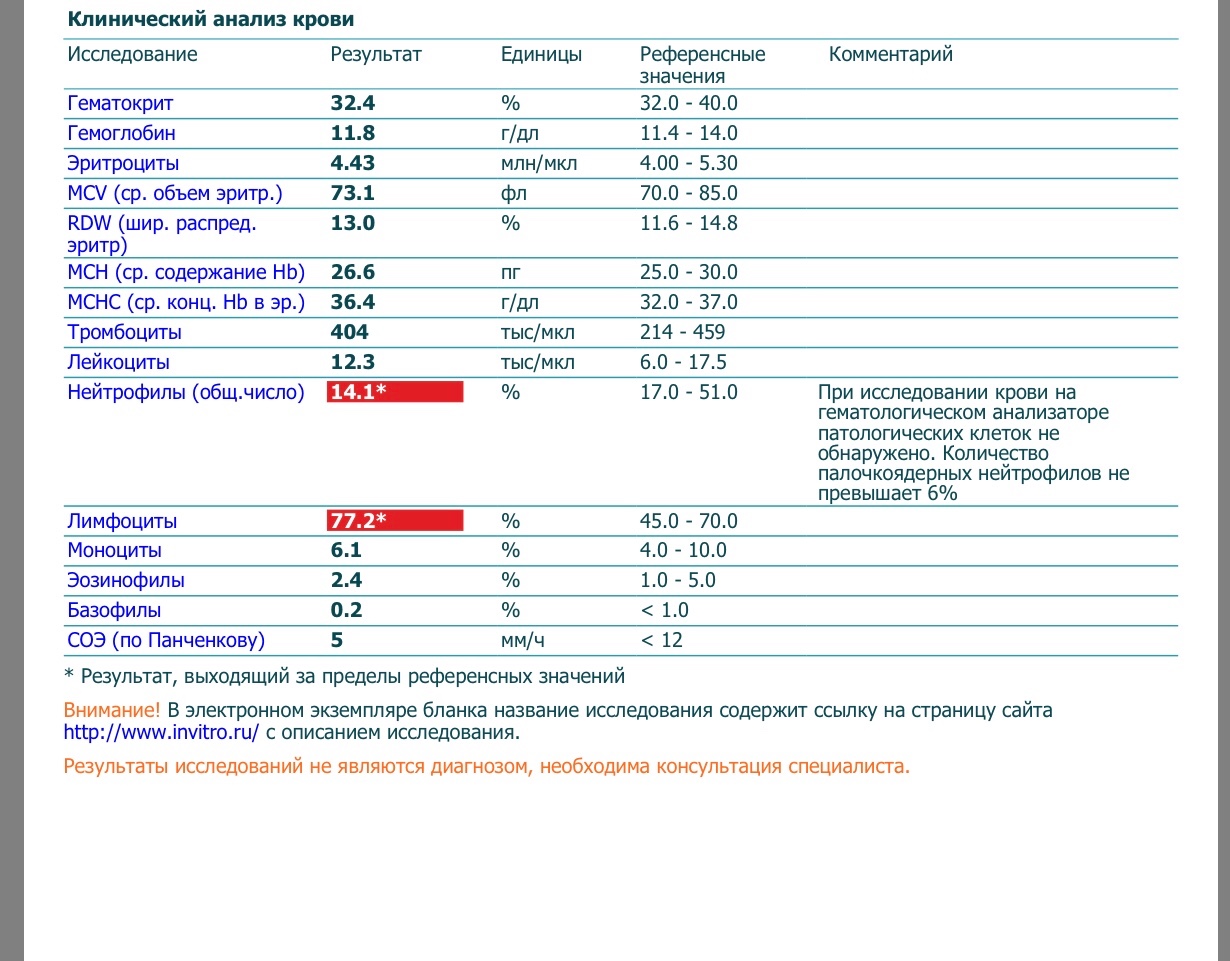 Амбу-латорно девочка получала амоксициллина клавуланат, азитромицин, муколитические препараты. Эффекта от проводимого лечения не было, оставались жалобы на кашель, который усилился и стал приступообразным. После очередного обращения к педиатру выдано направление на госпитализацию для стационарного лечения с диагнозом ОРИ, острый обструктивный бронхит. БРА, аллергическая, легкая персистирующая, обострение, ДН 0 степени.
Амбу-латорно девочка получала амоксициллина клавуланат, азитромицин, муколитические препараты. Эффекта от проводимого лечения не было, оставались жалобы на кашель, который усилился и стал приступообразным. После очередного обращения к педиатру выдано направление на госпитализацию для стационарного лечения с диагнозом ОРИ, острый обструктивный бронхит. БРА, аллергическая, легкая персистирующая, обострение, ДН 0 степени.
В день поступления в стационар (30.03.2016) врач-педиатр приемного отделения выявил жалобы на малопродуктивный приступообразный кашель без повышения температуры. Объективно: состояние средней степени тяжести, температура 36,7°С, кожа обычной окраски, зев чистый, не гиперемирован, периферические лимфатические узлы не увеличены, тоны сердца ритмичные, громкие, ЧСС 92 уд./мин, в легких выслушивается жесткое дыхание, сухие хрипы на выдохе с двух сторон, перкуторно — легочной звук, ЧД 18 в 1 минуту, живот мягкий, безболезненный при глубокой пальпации, физиологические отправления не изменены. Выяснен прививочный анамнез — ребенок не привит против коклюша в связи с медицинским отводом по поводу БРА.
Выяснен прививочный анамнез — ребенок не привит против коклюша в связи с медицинским отводом по поводу БРА.
Учитывая жалобы на длительный малопродуктивный кашель в течение 1 мес без общеинфекционного синдрома, отсутствие прививок против коклюша и эффекта от проводимой терапии антибиотиками, девочка была госпитализирована в инфекционное отделение с подозрением на коклюш, где ей были назначены кларитромицин в возрастной дозировке курсом 9 сут, ингаляции с «Беродуалом» и физиологическим раствором. В 1-е сутки стационарного лечения в общем анализе крови (ОАК) патологические изменения не выявлены (табл. 1). К 7-м суткам стационарного лечения малопродуктивный кашель беспокоил реже по сравнению с 1-ми сутками, приступов спазматического кашля не отмечалось. Через 1 нед после поступления получены результаты анализа сыворотки крови на коклюш методом ИФА: титр IgG к коклюшному токсину 280 МЕ/мл.
Пациент № 2. Вторым заболел полностью привитой родной брат девочки 9 лет, получивший ревакцинацию в декабре 2008 г.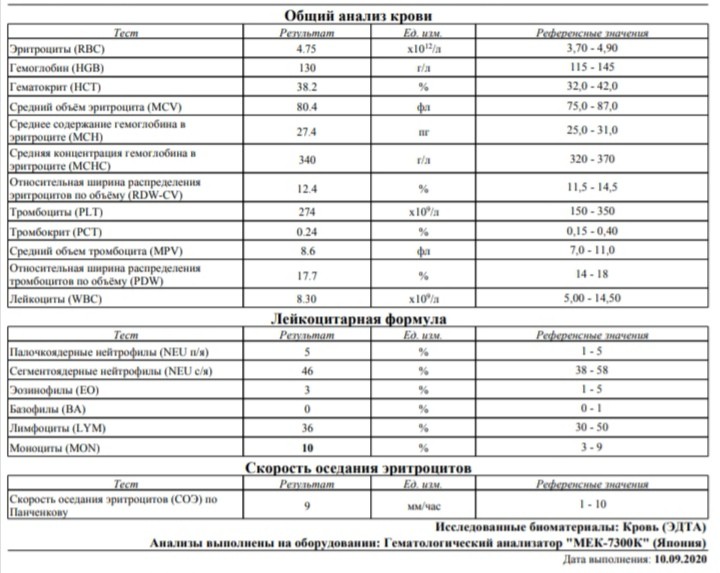 После кон-такта с длительно кашляющей сестрой у него 09.03.2016 появился сухой кашель, по поводу которого он лечился амбулаторно без антибио-тиков. Через 3 нед кашель приобрел приступообразный характер, ночью приступы периодически заканчивались рвотой (1—2 раза за ночь). Учитывая вышеописанные жалобы, а также кон-такт с сестрой, предположительно больной кок-люшем, 31.03.2016 ребенок госпитализирован в инфекционное отделение для стационарного лечения с подозрением на коклюш.
После кон-такта с длительно кашляющей сестрой у него 09.03.2016 появился сухой кашель, по поводу которого он лечился амбулаторно без антибио-тиков. Через 3 нед кашель приобрел приступообразный характер, ночью приступы периодически заканчивались рвотой (1—2 раза за ночь). Учитывая вышеописанные жалобы, а также кон-такт с сестрой, предположительно больной кок-люшем, 31.03.2016 ребенок госпитализирован в инфекционное отделение для стационарного лечения с подозрением на коклюш.
При объективном обследовании: состояние удовлетворительное, температура 36,7°С, органы и системы организма без патологии. Назначен азитромицин в возрастной дозировке курсом 5 сут, амброксол. В 1-е сутки стационарного лечения отмечалась однократная рвота в конце ночного приступа кашля, днем продолжал беспокоить сухой приступообразный кашель, в ОАК— лейкоцитоз с нейтрофиллезом. При серологическом обследовании на коклюш (22-й день болезни) методом ИФА выявлены IgG к коклюшному токсину 270 МЕ/мл. К 7-м суткам стационарного лечения приступы кашля исчезли, рвоты нет, периодически беспокоит сухой нечастый кашель. У ребенка были клинические и эпидемиологические данные в пользу коклюша, высокие титры IgG к коклюшному токсину служили дополнительной информацией для постановки диагноза коклюшной инфекции, поскольку пациент привит против коклюша 7 лет назад.
У ребенка были клинические и эпидемиологические данные в пользу коклюша, высокие титры IgG к коклюшному токсину служили дополнительной информацией для постановки диагноза коклюшной инфекции, поскольку пациент привит против коклюша 7 лет назад.
Пациент № 3. Третий заболевший ребенок в семье — привитой родной брат 7 лет, получивший ревакцинацию в июле 2010 г. С 10.03.2016 на фоне нормальной температуры его начал беспокоить сухой кашель, который стал приступообразным к 31.03.2016. Вследствие этого, а также учитывая контакт по коклюшу, ребенок 31.03.2016 направлен на госпитализацию. Объективно в приемном отделении: состояние удовлетворительное, температура 36,6°С, органы и системы без патологии. Назначен азитромицин в возрастной дозировке курсом 5 сут, амброксол. В 1-е сутки стационарного лечения сухой приступообразный кашель усилился, однократно ночью была рвота после приступа кашля. В ОАК отмечался нейтрофиллез, БАК — без патологии. Приступы кашля, оканчивающиеся рвотой, беспокоили ребенка до 04.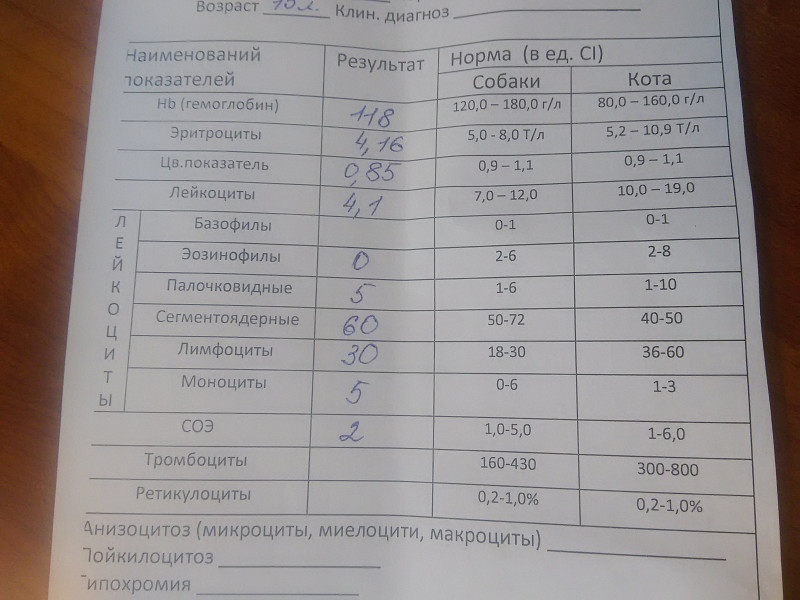 04.16, с 06.04.2016 приступы кашля стали реже, протекали легче, рвоты не было, к 08.04.2016 приступообразный характер кашля исчез, периодически беспокоил сухой редкий кашель. При серологическом обследовании на коклюш (21-й день от начала заболевания) методом ИФА выявлены IgG к коклюшному токсину в титре 170 МЕ/мл.
04.16, с 06.04.2016 приступы кашля стали реже, протекали легче, рвоты не было, к 08.04.2016 приступообразный характер кашля исчез, периодически беспокоил сухой редкий кашель. При серологическом обследовании на коклюш (21-й день от начала заболевания) методом ИФА выявлены IgG к коклюшному токсину в титре 170 МЕ/мл.
Таким образом, учитывая длительный тесный контакт детей между собой в семье, не избежали заболевания родные братья заболевшей девочки, привитые цельноклеточной вакциной в срок согласно календарю профилактических прививок Республики Беларусь. У них прошло от 5 до 7 лет с момента ревакцинации против коклюша до начала заболевания. Источником инфекции явилась непривитая сестра, у которой источник инфекции остался не выявленным. Отсутствие типичного для коклюшной инфекции гиперлейкоцитоза с выраженным лимфоцитозом не позволило полагаться на изменения в OAK при постановке диагноза. Выявление антител к коклюшному токсину с помощью ИФА позволило верифицировать диагноз коклюша в различные сроки от начала заболевания.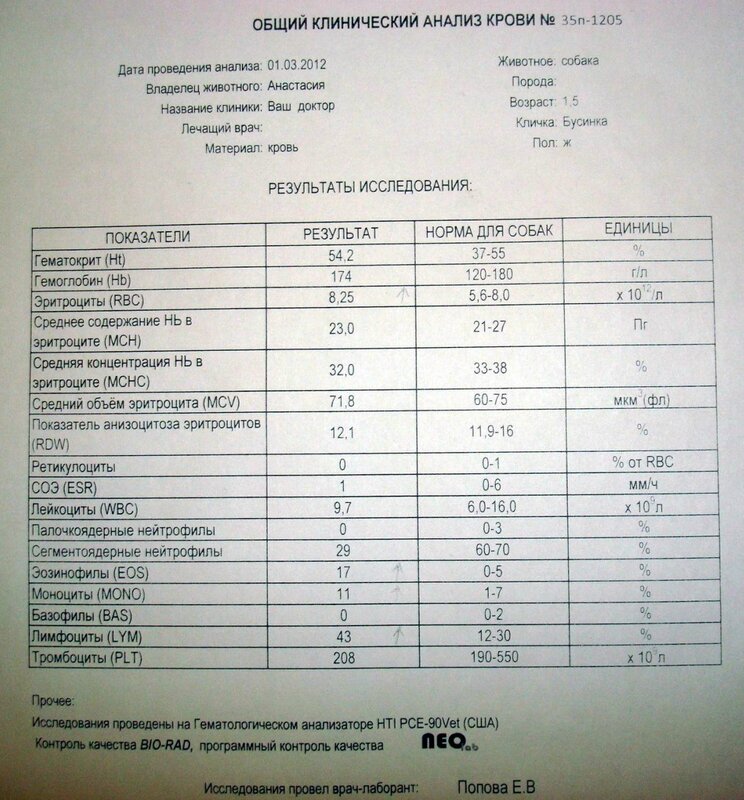 Родители заболевших детей не имели жалоб на кашель, в связи с этим не были обследованы на коклюш.
Родители заболевших детей не имели жалоб на кашель, в связи с этим не были обследованы на коклюш.
Остальными заболевшими являлись привитые против коклюша дети разного возраста, обучавшиеся в той же школе, которую посещали братья заболевшей девочки. Структура учебного заведения, где произошла вспышка, такова, что учебные классы всех заболевших располагались на одном этаже, что создало возможность тесного общения детей между собой в перерывах между уроками. Таким образом, непривитая девочка явилась источником инфекции для своих братьев, а они в свою очередь — еще для 5 детей одноклассников и учеников других классов. В итоге из 8 заболевших учеников 3 учились в четвертом классе, двое— в третьем, по одному заболевшему было в первом, во втором и шестом классах (табл. 2).
В санатории-профилактории для детей с заболеваниями органов дыхания, где заболела первая девочка, проследить наличие заболеваемости коклюшем не представилось возможным в связи с поздним сроком установления диагноза, а также наличием респираторного синдрома у всех пациентов данного учреждения.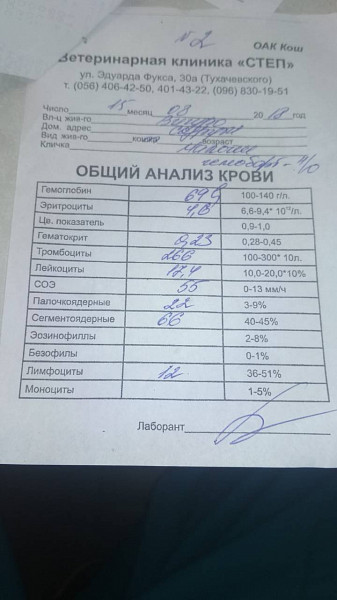
Пациент № 4. Следующим 14.03.2016 заболел полностью привитой ребенок 8 лет (получил ревакцинацию в сентябре 2009 г.) — одноклассник пациента № 2. K концу марта кашель у него усилился, появились приступы кашля, количество которых к 21-му дню заболевания достигло 15 приступов в сутки с чувством тошноты, а иногда и до рвоты. На протяжении этого времени родители за медицинской помощью не обращались. Так, учитывая вышеописанные жалобы, контакт с больным коклюшем, несмотря на отсутствие патологии при объективном обследовании, 04.04.2016 ребенок был госпитализирован в стационар, где ему назначили кларитромицин в возрастной дозировке курсом на 11 сут, амброксол. На 7-е сутки стационарного лечения количество приступов кашля уменьшилось до 6 в сутки, однако некоторые из них все еще заканчивались рвотой; OAK — без изменений. K 10-м суткам лечения приступообразный характер кашля и посткашлевая рвота ликвидированы. Диагноз коклюша подтвержден по результатам исследования сыворотки крови, взятой на 28-й день болезни: выявлены IgG к коклюшному токсину в титре 230 МЕ/мл.
Пациент № 5. Следующим в школе заболел ребенок 11 лет (получил ревакцинацию в январе 2006 г.), который 23.03.2016 обращался к врачу-педиатру с жалобами на малопродуктивный кашель с вязкой мокротой. Он поступил в стационар 19.04.16 с жалобами на приступообразный кашель до 10 эпизодов в сутки, протекающих с чувством тошноты. Так же при объективном обследовании в приемном отделении органы и системы — без патологии. На фоне лечения кларитромицином и амброксолом в первые 2 сут пребывания в стационаре ребенок отметил 4 ночных приступа кашля, 2 из них — с ощущением нехватки воздуха, от которых просыпался. В OAK от 19.04.2016 также отсутствовали патологические изменения. При серологическом обследовании на коклюш на 27-й день болезни методом ИФА выявлены IgG к коклюшному токсину в титре 340 МЕ/мл.
Пациенты №6 и № 7. Мальчик 11 лет, получивший ревакцинацию в июне 2007 г. и девочка 9 лет, получившая ревакцинацию в апреле 2008 г., заболели практически одновременно — 29.03.2016 и 30.03.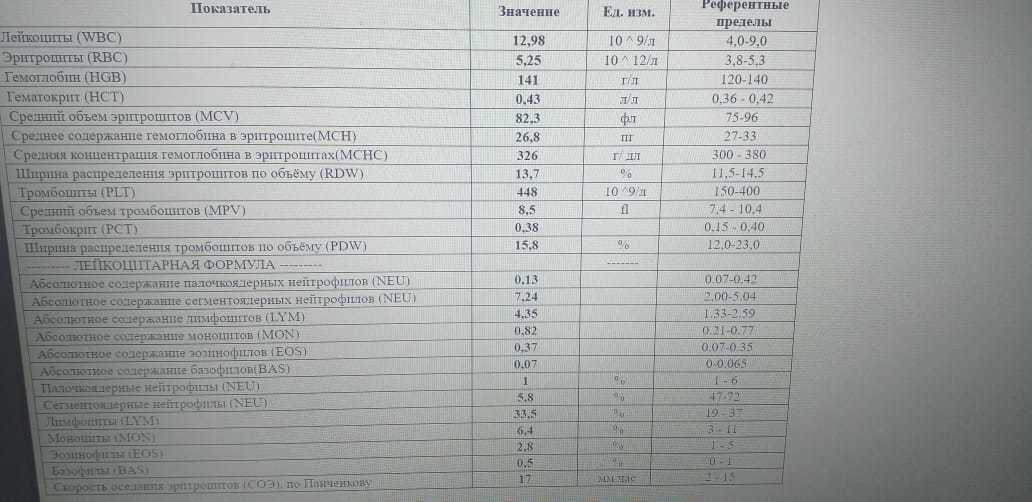 2016 соответственно. У них появился кашель, который через 2 нед стал приступообразным, беспокоил в том числе ночью, иногда провоцировал рвоту, у каждого из детей к моменту поступления в стационар было около 6 приступов спазматического кашля в сутки, 2 из которых заканчивались рвотой. Объективно: органы и системы — без патологии. У обоих детей отсутствовали патологические изменения в OAK, взятых в первые сутки заболевания (см. табл. 1). Оба получали кларитромицин и амброксол. Диагноз коклюша был верифицирован методом ИФА: IgG на 15-й день болезни к коклюшному токсину 500 МЕ/мл у пациента № 6, IgG на 18-й день болезни к коклюшному токсину 480 МЕ/мл у пациентки № 7.
2016 соответственно. У них появился кашель, который через 2 нед стал приступообразным, беспокоил в том числе ночью, иногда провоцировал рвоту, у каждого из детей к моменту поступления в стационар было около 6 приступов спазматического кашля в сутки, 2 из которых заканчивались рвотой. Объективно: органы и системы — без патологии. У обоих детей отсутствовали патологические изменения в OAK, взятых в первые сутки заболевания (см. табл. 1). Оба получали кларитромицин и амброксол. Диагноз коклюша был верифицирован методом ИФА: IgG на 15-й день болезни к коклюшному токсину 500 МЕ/мл у пациента № 6, IgG на 18-й день болезни к коклюшному токсину 480 МЕ/мл у пациентки № 7.
Пациент № 8. Последним заболел ребенок 10 лет, кашель у которого появился 11.04.2016, через неделю кашель стал приступообразным до 3—4 приступов за ночь, длящихся по 1 — 2 мин, сопровождающихся чувством тошноты. В связи с клинической картиной, а также учитывая контакт по коклюшу, 18.04.2016 мальчик госпитализирован в инфекционный стационар. При поступлении объективно органы и системы — без патологии. В OAK, взятом в 1-е сутки пребывания в стационаре, отмечался незначительный лейкоцитоз с лимфоцитозом (см. табл. 1). На 8-й день взят носоглоточный мазок, который при исследовании ПЦР дал положительный результат на ДНK В. pertussis. Также положительной была сыворотка крови — выявлены IgG к коклюшному токсину в титре 110 МЕ/мл.
При поступлении объективно органы и системы — без патологии. В OAK, взятом в 1-е сутки пребывания в стационаре, отмечался незначительный лейкоцитоз с лимфоцитозом (см. табл. 1). На 8-й день взят носоглоточный мазок, который при исследовании ПЦР дал положительный результат на ДНK В. pertussis. Также положительной была сыворотка крови — выявлены IgG к коклюшному токсину в титре 110 МЕ/мл.
Таким образом, описанная вспышка коклюша у детей демонстрирует сложности клинической диагностики и недостаточную настороженность амбулаторного звена в отношении коклюшной инфекции при постановке диагноза у первого заболевшего ребенка, несмотря на то, что выявленные данные соответствуют определению клинического случая коклюша: у непривитого ребенка отмечался малопродуктивный приступообразный кашель, длительность которого была больше 1 мес. Вследствие поздней диагностики и несвоевременной изоляции первой заболевшей девочки произошло дальнейшее распространение заболевания, что привело к инфицированию 7 детей, потребовавшему госпитализации в стационар. Средний возраст заболевших привитых детей 9,5 [8,5; 10,5] года (данные представлены как медиана и интерквартильный размах), у всех детей прошло 7,0 [6,0; 8,0] лет с момента введения последней дозы вакцины, что согласуется с современными данными о снижении поствакцинального иммунитета после введения цельноклеточной вакцины.
Средний возраст заболевших привитых детей 9,5 [8,5; 10,5] года (данные представлены как медиана и интерквартильный размах), у всех детей прошло 7,0 [6,0; 8,0] лет с момента введения последней дозы вакцины, что согласуется с современными данными о снижении поствакцинального иммунитета после введения цельноклеточной вакцины.
Все 8 случаев коклюша были подтверждены серологическим методом (см. табл. 2), один из случаев также подтвержден молекулярно-биологическим методом. Такой низкий процент обследования детей методом ПЦР связан с решением лечащего врача, которое продиктовано, вероятно, поздними сроками госпитализации для стационарного лечения. Коклюш у всех детей протекал с приступообразным малопродуктивным кашлем, однако приступы были недлительными и нетяжелыми, у 5 (62,5%) из 8 была рвота после приступов кашля и отмечался ночной его характер, у 2 — чувство тошноты без рвоты, 1 ребенок жаловался на нехватку воздуха по ночам. Течение инфекции было гладким и протекало в легкой или средней форме с нивелированием основных симптомов типичного коклюша.
Лабораторные данные OAK в большинстве случаев не имели специфических для коклюшной инфекции изменений: у 2 детей из 8 был невыраженный лейкоцитоз (14,7 и 12,1 -109/л соответственно), только у 1 пациента отмечался лимфоцитоз 49% (см. табл. 1).
Oписанный случай коллективной заболеваемости демонстрирует необходимость настороженного отношения к коклюшу в возрастной группе школьного возраста, несмотря на то, что инфекция традиционно раньше встречалась в дошкольном возрасте. Требуется повышать информированность медицинских работников, особенно первичного амбулаторного звена здравоохранения, относительно изменившейся возрастной структуры подверженных заболеванию, особенностей клинического течения и значения современных лабораторных данных для диагностики коклюша.
Контактная информация:
Гаврилова Ольга Александровна — ассистент кафедры детских инфекционных болезней.
Белорусский государственный медицинский университет. 220018, г. Минск, ул. Якубовского, 53; сл.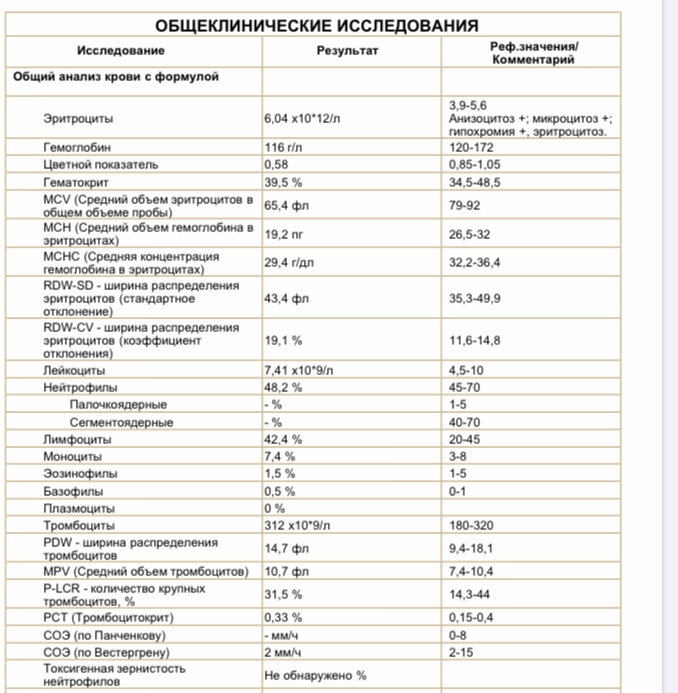 тел. 375 17 36S-55-40.
тел. 375 17 36S-55-40.
Участие авторов:
Концепция и дизайн исследования: А. А. А., О. А. Г.
Сбор и обработка материала: О. А. Г., Н. Д. Ш., В. Л. К., В. С. М.
Статистическая обработка материала: О. А. Г.
Написание текста: А. А. А., О. А. Г.
Редактирование: А. А. А.
Конфликт интересов отсутствует.
R Е F Е R Е N С Е S
1. Nikolaeva V. N., Shajhieva G. S. Whooping cough at the present stage. Vestn. sovremen. klinich. mediciny. 2016; 9(2): 2S—9. (in Russian)
2. Liko J., Robison S. G., Cieslak P. R. Priming with whole- cell versus acellular pertussis vaccine. N. Engl. J. Med. 2013; 368(6): S81—2.
3. Jahnmatz M., Amu S., Ljungman M., et al. B-cell responses after intranasal vaccination with the novel attenuated Bordetella pertussis vaccine strain BPZE1 in a randomized phase I clinical trial. Vaccine. 2014; 32(27): 33S0—6.
4. Thorstensson R., Trollfors B., Al-Tawil N., et al. A phase I clinical study of a live attenuated Bordetella pertussis vaccine-BPZE1; a single centre, double-blind, placebo- controlled, dose-escalating study of BPZE1 given intranasally to healthy adult male volunteers. PloS One. 2014; 9(1): e83449.
PloS One. 2014; 9(1): e83449.
5. Hara M., Fukuoka M., Tashiro K., et al. Pertussis outbreak in university students and evaluation of acellular pertussis vaccine effectiveness in Japan. BMC Infect. Dis. 201S; S: 4S.
6. Sheridan S. L., Frith K., Snelling T. L., et al. Waning vaccine immunity in teenagers primed with whole cell and acellular pertussis vaccine: recent epidemiology. Expert Rev. Vaccines. 2014; 13(9): 1081—106.
7. Witt M. A., Arias L., Katz P. H., et al. Reduced risk of pertussis among persons ever vaccinated with whole cell pertussis vaccine compared to recipients of acellular pertussis vaccines in a large US cohort. Clin. Infect. Dis. 2013; S6(9): 1248—S4.
8. Koepke R., Eickhoff J. C., Ayele R. A., et al. Estimating the effectiveness of tetanus-diphtheria-acellular pertussis vaccine (Tdap) for preventing pertussis: evidence of rapidly waning immunity and difference in effectiveness by Tdap brand. J. Infect. Dis. 2014; 210(6): 942—S3.
9. Bogvilene Ja. , Martynova G., Kutishheva I., et al. Clinical and epidemiological characteristics of pertussis in children in conditions of mass immunization. Vrach. 201S; 2: 69—72. (in Russian)
, Martynova G., Kutishheva I., et al. Clinical and epidemiological characteristics of pertussis in children in conditions of mass immunization. Vrach. 201S; 2: 69—72. (in Russian)
10. Requirements to organization and undertaking of sanitary and anti-epidemic measures aimed at prevention of introduction, emergence and spread of pertussis: public health regulations: approved. Decree No. 70 dated 13.06.2012. / Ministry of Public Health of the Republic of Belarus. Minsk; 2012. 11 s. (in Russian)
11. DeMelker H. E., Versteegh F. G., Conyn-Van Spaendonck M. A., et al. Specicity and sensitivity of high levels of immunoglobulin G antibodies against pertussis toxin in a single serum sample for diagnosis of infection with Bordetella pertussis. J. Clin. Microbiol. 2000; 38: 800—6.
12. Versteegh F. G. A., Mertens P. L. J. M., de Melker H. E., et al. Age-specific long-term course of IgG antibodies to pertussis toxin after symptomatic infection with Bordetella pertussis. Epidemiol. Infect. 200S; 133(4): 737—48.
13. Kolodkina V. L., Martynov V. S., Denisevich T. N. Detection of antibodies to pertussis toxin in the population of Belarus. Zdravookhranenie. 2012; 9: 3S—8. (in Russian)
Поступила 05.11.16.
Автор(ы): Гаврилова О. А., Астапов А. А., Шмелева Н. Д., Колодкина В. Л., Мартынов В. С.
О чем говорит кашель
Сам по себе кашель не болезнь, а лишь симптом свыше 50 различных заболеваний или аллергических проявлений, от банальной простуды до туберкулеза, онкологии, бронхиальной астмы или заболеваний сердца.
Лабораторные анализы помогут лечащему врачу диагностировать заболевание и, в конечном итоге, назначить правильное лечение.
Причины кашля
Для начала надо выполнить общий анализ крови, который дает ценную информацию о наличии в организме у пациента очагов гнойного воспаления, а также аллергической настроенности (ОАК с дифференцировкой лейкоцитарной формулы). Наиболее частая причина сухого кашля — воспалительные заболевания верхних дыхательных путей, возбудителями которых являются вирусы и патогенные бактерии. Такие болезнетворные микроорганизмы, как микоплазмы, хламидии, различные вирусы могут вызывать атипичную пневмонию, бронхит, а в запущенных случаях приводить к осложнениям в виде поражений нервной системы, дыхательных органов, сердца и сосудов.
Анализы при кашле
Чтобы избежать этого, нужно заранее провести обследование на носительство микроорганизмов, а также сделать бактериальный посев из носа и зева. (Аденовирус — иммуноглобулины А и М, Респираторно-синтициальный вирус — иммуноглобулины А и М, Посев из зева и носа, Хламидия пневмония — иммуноглобулины А, G, M, Микоплазма пневмония — иммуноглобулины А, G, М). Еще одной распространенной причиной кашля является аллергия, на что указывает увеличении числа эозинофилов в общем анализе крови. В таком случае необходимо провести определение реакций организма на возможные аллергены (Ингаляционная панель), а также исследовать в крови содержание иммуноглобулинов E, G, M.
У большинства взрослых паразитарная инфекция проходит бессимптомно, а у детей наличие гельминтов имеет яркие симптомы, в том числе и сухой кашель. При подозрении на наличие паразитов необходимо сдать кровь для определения специфических иммуноглобулинов G к конкретным паразитам, которые могут быть причиной кашля (Антитела к эхинококку, антитела к токсокаре, антитела к аскаридам).
Редкой, но наиболее опасной причиной кашля, может быть наличие опухолевого процесса. В любом из пунктов по оказанию медицинских услуг «Синэво» есть возможность быстро и качественно сдать анализы крови на онкомаркеры. (Раково-эмбрианальный антиген, онкомаркер CYFRA CA 21-1).
Где сдать анализы при кашле?
В «Синэво» можно сдать анализы любой сложности и получить результат буквально на следующий день, а по ряду анализов и в течение одного дня, на свой электронный ящик. О готовности результата исследования клиенты «Синэво» узнают посредством sms-сообщения. Сдать анализы при кашле можно в Минске, Барановичах, Бобруйске, Борисове, Бресте, Витебске, Ганцевичах, Гомеле, Гродно, Жлобине, Лиде, Могилеве, Мозыре, Молодечно, Новогрудке, Новополоцке, Орше, Пинске, Полоцке, Речице, Светлогорске, Слуцке, Сморгони, Солигорске.
«Синэво» заботится о комфорте своих клиентов и качестве проводимых исследований, поэтому предъявляет самые жесткие требования в организации работы лаборатории — это вежливое обслуживание, электронная очередь, абсолютная стерильность, современное оборудование и реагенты ведущих мировых производителей.
Интерпретация результатов и постановка диагноза осуществляется только лечащим врачом.
Анализ крови при орви
Когда у ребенка поднимается температура, появляется кашель и насморк, родители хотят быть уверены в том, что это обычное ОРВИ, а не бактериальная инфекция. Иногда им кажется, что точки над «и» расставит общий анализ крови — стоит его сдать, как сразу станет ясно, чем болен ребенок и нужно ли давать ему антибиотики. Однако это не совсем так. В некоторых случаях анализ крови действительно поможет врачу поставить диагноз, но чаще всего в нем нет никакой необходимости. Кроме того, полученный результат, где половина показателей выходит за границы нормы, только понапрасну пугает родителей. О том, почему не стоит спешить с анализом крови при первых симптомах болезни, рассказывает врач-педиатр Александра Жуковская.
Какие показатели могут меняться при инфекции?
В первую очередь меняется общее количество лейкоцитов — именно эти клетки занимаются защитой организма от вирусов и бактерий. Есть несколько видов лейкоцитов, выполняющих разные задачи: нейтрофилы, лимфоциты, моноциты, эозинофилы и базофилы. Их количество и соотношение между собой отображено в лейкоцитарной формуле — обычно в процентах. Стоит одному показателю слегка подрасти, как остальные автоматически уменьшатся. Вот почему при незначительных сдвигах в лейкоцитарной формуле бланки выглядят пугающе красными. Кроме того, во многих лабораториях на бланках указаны нормы для взрослых людей, которые отличаются от детских. Так, у детей до 5 лет преобладают лимфоциты, в более старшем возрасте — нейтрофилы, да и общее количество лейкоцитов с возрастом меняется.
О чем говорят отклонения
При бактериальной инфекции обычно наблюдается:
- повышение количества лейкоцитов (лейкоцитоз) — более 15 × 10⁹/л;
- увеличение абсолютного* количества нейтрофилов — более 10 × 10⁹/л;
- сдвиг лейкоцитарной формулы влево — то есть появление незрелых (палочкоядерных) форм нейтрофилов — более 1,5 × 10⁹/л.
* Чтобы оценить абсолютное количество нейтрофилов, нужно знать общее число лейкоцитов и процент нейтрофилов. Например: лейкоцитов 9 × 10⁹/л, а нейтрофилы составляют 72%, что обычно уже выделено красным. Считаем: 9 × 72/100%, получаем 6,5 — то есть нормальное абсолютное количество нейтрофилов.
При вирусной инфекции обычно наблюдается:
- Снижение общего количества лейкоцитов (лейкопения) — особенно при гриппе, кори и др.
- Повышение абсолютного количества лимфоцитов (лимфоцитоз).
- Появление «атипичных» клеток — при инфекционном мононуклеозе.
Другой неспецифический признак воспаления — увеличение скорости оседания эритроцитов (СОЭ). Высокая СОЭ характерно как для вирусных, так и для бактериальных инфекций.
Что же тогда вызывает сложности?
Дело в том, что в первые дни болезни характерных изменений в общем анализе крови может еще не быть или наоборот — лейкоциты могут значительно «подскочить» и на банальную вирусную инфекцию, внося сомнения в диагноз. Многие вирусы (аденовирус, вирус Эпштейна-Барр) приводят к стойкому увеличению количества лейкоцитов — лейкоцитозу — что обычно принято ассоциировать с бактериальной инфекцией.
И наоборот, некоторые бактериальные заболевания протекают без отклонений в анализах крови — например, отит или атипичная пневмония, или даже с изменениями, характерными для вирусной инфекции — например, при коклюше наблюдается лимфоцитоз.
Подобных исключений довольно много, именно поэтому в начале болезни общий анализ крови не может быть универсальным методом диагностики — врач получит намного больше информации во время тщательного осмотра ребенка.
А как еще можно уточнить диагноз?
Если врач подозревает стрептококковую ангину или грипп — проводится стрептатест или экспресс-тест на грипп. Доступны методы обнаружения многих вирусов в слюне, выделениях из носа и др. Для исключения пневмонии показана рентгенография грудной клетки. При подозрении на инфекцию мочевых путей применяют мочевые тест-полоски и проводят анализы мочи. При тяжелых кишечных инфекциях исследуют кал на наличие бактерий, входящих в кишечную группу (сальмонеллез, дизентерия и тд). Если ребенок долго лихорадит, и нет очевидного очага инфекции, смотрят уровни С-реактивного белка и прокальцитонина в биохимическом анализе крови. Спустя некоторое время после начала болезни в крови можно обнаружить специфические антитела против различных возбудителей инфекции.
Не проще ли сразу дать антибиотик?
Нет.
- Антибиотики неэффективны против вирусов и не могут служить профилактикой бактериальных осложнений — зато с этим справляется вакцинация против пневмококка и других бактериальных инфекций.
- Антибактериальная терапия нарушает жизнедеятельность нормальной микрофлоры, участвующей в защите от чужих и опасных микроорганизмов.
- Прием антибиотиков без показаний приводит к антибиотикорезистентности — устойчивости бактерий. Это значит, что в следующий раз, когда антибиотик действительно понадобится, он уже не будет страшен для бактерий, и заболевание будет сложнее вылечить.
- При некоторых вирусных инфекциях (например при инфекционном мононуклеозе) назначение широко используемых антибиотиков пенициллинового ряда приводит к появлению сыпи. Это часто трактуют как аллергическую реакцию, хотя противопоказаний для дальнейшего использования этой группы антибиотиков у ребенка нет.
- У всех лекарств, включая антибактериальные препараты, есть побочные эффекты. Польза от любого вмешательства должна быть больше, чем потенциальный вред — не стоит нарушать это правило, давая антибиотики “на всякий случай”.
Коклюш (коклюш) (для родителей)
Инфекция
Коклюш очень заразен. Бактерии передаются от человека к человеку через крошечные капли жидкости из носа или рта инфицированного человека. Они могут попасть в воздух когда человек чихает, кашляет или смеется. Другие могут заразиться при вдыхании. капли или попадание капель на руки, а затем прикосновение ко рту или носу.
Инфицированные люди наиболее заразны на самых ранних стадиях болезни для примерно до 2 недель после начала кашля. Антибиотики сокращают период заразности до 5 дней после начала лечения антибиотиками.
Профилактика
Коклюш можно предотвратить с помощью коклюшной вакцины, которая является частью АКДС. Иммунизация (дифтерия, столбняк, бесклеточный коклюш).
прививок DTaP обычно делаются в пяти дозах до шестилетнего возраста ребенка. Для дополнительной защиты на случай угасания иммунитета специалисты рекомендуют детям стареть. 11-18 сделайте бустер-прививку новой комбинированной вакцины (называемой Tdap), в идеале, когда им 11 или 12 лет.
Вакцина Tdap похожа на DTaP, но с более низкими концентрациями дифтерии. и столбнячный анатоксин.Его также следует давать взрослым, которые не получали его в подростковом возрасте. или подростки. Вакцина также рекомендуется всем беременным женщинам во время второго половина каждой беременности, независимо от того, вакцинировали ли они раньше, или когда это было дано в последний раз.
Получение вакцины особенно важно для людей, находящихся в тесном контакте с младенцами, потому что у младенцев могут развиться серьезные и потенциально опасные для жизни осложнения от коклюша.Иммунитет взрослого человека к коклюшу со временем снижается, поэтому вакцинация и защита от инфекции также помогает защитить вашего ребенка или ребенок от его получения.
Как и в случае со всеми календарями иммунизации, есть важные исключения. и особые обстоятельства. У вашего врача будет самая свежая информация.
Люди, живущие с больными коклюшем или вступающие с ними в тесный контакт должны получать антибиотики, чтобы предотвратить распространение болезни, даже если они уже были вакцинированы против него.Маленькие дети, которые не получили все пять доз вакцина может нуждаться в бустерной дозе при контакте с инфицированным членом семьи.
Инкубация
Инкубационный период (время между заражением и появлением симптомов) коклюш обычно длится от 7 до 10 дней, но может длиться до 21 дня.
Родители сообщили о коклюше в средней школе White Oak
У ученика средней школы White Oak был диагностирован коклюш.
В письме, отправленном родителям во второй половине дня в среду, говорится, что для сдерживания распространения инфекции родители должны контролировать детей на предмет симптомов, держать больных детей дома и брать их на прием к врачу для тестирования и лечения, если у них появляются признаки или симптомы коклюша.
Родителям было сказано забрать письмо из школы при обращении за медицинской помощью. Период наблюдения за воздействием заканчивается 11 апреля.
Федеральные центры по контролю и профилактике заболеваний заявляют, что коклюш, также известный как коклюш, является очень заразным респираторным заболеванием.Это вызвано бактерией Bordetella pertussis.
Вначале коклюш часто имитирует симптомы простуды. В письме родителям говорится, что ранние признаки коклюша похожи на признаки простуды, включая насморк, чихание и легкий кашель.
Вакцина против коклюша (коклюша) может предотвратить респираторный вирус, но пять случаев были зарегистрированы в одной школе, а три других случая были обнаружены в общине. Департамент здравоохранения округа Типпекано ведет расследование.(Фото: Hailshadow, Getty Images / iStockphoto)
Через одну-две недели кашель становится более сильным и спазматическим. Люди могут заразить других с момента появления симптомов простуды до трех недель после начала приступов кашля.
Взрослые и дети, прошедшие вакцинацию АКДС, могут иметь более легкое заболевание. Однако коклюш может вызвать серьезное заболевание с иногда фатальными осложнениями у младенцев и людей с уже существующим респираторным заболеванием.
Люди, не прошедшие вакцинацию, также подвержены риску, и им следует проконсультироваться со своими врачами.
В письме говорится, что человек, болеющий коклюшем, заразен в течение пяти дней после начала приема антибиотиков.
Закон штата Огайо требует, чтобы «человек, больной коклюшем. При проведении эффективной противомикробной терапии … должен быть изолирован на пять дней после начала противомикробной терапии».
Это означает, что если у ребенка диагностирован коклюш, он должен оставаться дома и не может посещать школу, детский сад или другие мероприятия до тех пор, пока не будут прописаны антибиотики в течение пяти полных дней.
Подробнее: Борьба с вакциной: прививка от ветряной оспы «нарушает мою совесть», — говорит студент из Кентукки, подавший в суд на
Подробнее: Вспышка ветряной оспы в Уолтоне вырастает до 32 студентов, непривитых студентов запретили посещать
Помощник комиссара здравоохранения округа Гамильтон Крейг Дэвидсон сказал, что, хотя в округе Гамильтон иногда сообщается о коклюше, случай с White Oak является самым последним.
Закон требует, чтобы местный департамент здравоохранения провел полное расследование при положительных результатах для определенных инфекционных заболеваний, таких как коклюш, с целью предотвращения дальнейшего распространения.Дэвидсон сказал, что школа будет поддерживать связь с департаментом здравоохранения.
Дэвидсон сказал, что для родителей важно соблюдать рекомендации CDC по вакцинации, чтобы обеспечить своевременность повторных прививок. Он сказал, что особенно важно защитить новорожденных и младенцев, которые подвергаются наибольшему риску. Также рекомендуется, чтобы взрослые, ухаживающие за новорожденными и младенцами, включая молодых родителей, бабушек и дедушек, также были в курсе своих бустеров.
Подробнее: Для неограниченного доступа ко всему нашему покрытию на CIncinnati.com
Официальный представитель Северо-Запада Дастин Геринг сказал, что округ поддерживает связь с отделом здравоохранения, отправляет письма родителям и будет продолжать общаться с родителями по мере необходимости.
Прочтите или поделитесь этой историей: https://www.cincinnati.com/story/news/2019/03/27/parents-told-white-oak-middle-schooler-has-whooping-cough/3291123002/
Привлечение вашего ребенка к коклюшу —
Коклюш, более известный как коклюш, представляет собой заразную бактериальную инфекцию легких.Это прозвище происходит от «кричащего» звука, который возникает, когда ребенок дышит. Хотя многие люди полагают, что коклюш — это инфекция, которой больше не существует, на самом деле в США он встречается чаще, чем мы хотели бы признать. Фактически, педиатры отметили увеличение числа случаев коклюша за последние пару десятилетий.Коклюш может выглядеть как простуда
Вы можете отмахнуться от первых признаков коклюша, потому что они очень похожи на простуду.У детей старшего возраста и подростков могут развиться заложенность носа, умеренная температура, кашель или насморк; однако в течение первых 1-2 недель вы заметите, что кашель усиливается. Фактически, у вашего ребенка могут развиться сильные и внезапные приступы кашля.
Дети и новорожденные чаще проявляют тяжелые симптомы. У них может не быть коклюша при кашле, но они могут рвать или проявлять сильную усталость после кашля. Коклюш может развиться у любого человека, но младенцы подвергаются особому риску серьезных и опасных для жизни осложнений, поэтому очень важно сделать прививки членам вашей семьи.
Вакцины могут защитить от коклюша
Хотя новорожденные еще слишком молоды для вакцинации от коклюша, вы должны убедиться, что остальная часть вашей семьи полностью вакцинирована. Вакцина DTaP защитит от коклюша и будет вводиться в возрасте 2, 4 и 6 месяцев, снова в 15–18 месяцев и снова в 6 лет, всего пять доз.
Обратитесь к педиатру прямо сейчас
Если вы подозреваете, что у вашего ребенка коклюш, вы должны немедленно позвонить своему педиатру.Детям младше 18 месяцев может потребоваться госпитализация, чтобы врачи могли постоянно наблюдать за ними, поскольку дети с большей вероятностью перестанут дышать при коклюше. Конечно, важно вмешаться на ранних стадиях инфекции, поскольку антибиотики более эффективны в самом начале болезни.
Пока организм не избавится от коклюша, некоторые из лучших способов справиться с симптомами вашего ребенка включают:
- Как можно больше отдыхать
- Как избежать обезвоживания
- Придерживайтесь меньших порций пищи, чтобы избежать рвоты, вызванной кашлем
- Убедитесь, что ваша семья в курсе дел о вакцинации
Если вы хотите полностью защитить своего ребенка от многих опасных инфекционных заболеваний, один из лучших способов — сделать прививки.Ваш ребенок должен пройти курс всех прививок. Поговорите со своим педиатром, чтобы узнать, когда вашему ребенку следует сделать прививку от коклюша.
Привлечение вашего ребенка к коклюшу
опубликовано: 29 марта 2021 г.
Коклюш, более известный как коклюш, представляет собой заразную бактериальную инфекцию легких. Это прозвище происходит от «кричащего» звука, который возникает, когда ребенок дышит. Хотя многие люди полагают, что коклюш — это инфекция, которой больше не существует, на самом деле в США он встречается чаще, чем мы хотели бы признать.Фактически, педиатры отметили увеличение числа случаев коклюша за последние пару десятилетий.
Коклюш может выглядеть как простудаВы можете отмахнуться от первых признаков коклюша, потому что они очень похожи на простуду. У детей старшего возраста и подростков могут развиться заложенность носа, умеренная температура, кашель или насморк; однако в течение первых 1-2 недель вы заметите, что кашель усиливается. Фактически, у вашего ребенка могут развиться сильные и внезапные приступы кашля.
Дети и новорожденные чаще проявляют тяжелые симптомы. У них может не быть коклюша при кашле, но они могут рвать или проявлять сильную усталость после кашля. Коклюш может развиться у любого человека, но младенцы подвергаются особому риску серьезных и опасных для жизни осложнений, поэтому очень важно сделать прививки членам вашей семьи.
Хотя новорожденные еще слишком молоды для вакцинации от коклюша, вы должны убедиться, что остальные члены вашей семьи полностью вакцинированы.Вакцина DTaP защитит от коклюша и будет вводиться в возрасте 2, 4 и 6 месяцев, снова в 15–18 месяцев и снова в 6 лет, всего пять доз.
Немедленно обратитесь к педиатруЕсли вы подозреваете, что у вашего ребенка коклюш, вы должны немедленно позвонить своему педиатру. Детям младше 18 месяцев может потребоваться госпитализация, чтобы врачи могли постоянно наблюдать за ними, поскольку дети с большей вероятностью перестанут дышать при коклюше.Конечно, важно вмешаться на ранних стадиях инфекции, поскольку антибиотики более эффективны в самом начале болезни.
Пока организм не избавится от коклюша, некоторые из лучших способов справиться с симптомами вашего ребенка включают:
- Максимально отдыхайте
- Сохраняйте водный баланс
- Придерживайтесь небольших приемов пищи, чтобы избежать рвоты, вызванной кашлем
- Убедитесь, что ваша семья в курсе прививок
Если вы хотите полностью защитить своего ребенка от многих опасные инфекционные заболевания, один из лучших способов — вакцинация.Ваш ребенок должен пройти курс всех прививок. Поговорите со своим педиатром, чтобы узнать, когда вашему ребенку следует сделать прививку от коклюша.
Признаки и симптомы коклюша (коклюша)
Коклюш (коклюш) может вызывать серьезные заболевания у младенцев, детей, подростков и взрослых. Симптомы коклюша обычно развиваются в течение 5-10 дней после заражения. Иногда симптомы коклюша не развиваются до 3 недель.
Ранние симптомы
Заболевание обычно начинается с симптомов простуды и, возможно, легкого кашля или лихорадки.У младенцев кашель может быть минимальным или даже отсутствовать. У младенцев может быть симптом, известный как «апноэ». Апноэ — это пауза в дыхании ребенка. Коклюш наиболее опасен для младенцев. Около половины детей младше 1 года, заболевших этой болезнью, нуждаются в помощи в больнице. Узнайте больше об осложнениях, связанных с коклюшем.
У тех, кто получил вакцину против коклюша:
- В большинстве случаев кашель не длится столько дней
- Приступы кашля, коклюша и рвоты после приступов кашля возникают реже
- Процент детей с апноэ (длительная пауза в дыхании), цианозом (синяя / пурпурная окраска кожи из-за недостатка кислорода) и рвотой меньше
Ранние симптомы могут длиться от 1 до 2 недель и обычно включают:
- Насморк
- Субфебрильная температура (как правило, минимальная на протяжении болезни)
- Легкий, эпизодический кашель
- Апноэ — пауза дыхания (у младенцев)
Коклюш на ранних стадиях кажется не более чем простудой.Поэтому медицинские работники часто не подозревают и не диагностируют это, пока не появятся более серьезные симптомы.
Симптомы поздней стадии
Через 1-2 недели и по мере прогрессирования заболевания могут появиться традиционные симптомы коклюша, в том числе:
- Пароксизмы (приступы) частого быстрого кашля, за которым следует пронзительный крик
- Рвота (рвота) во время или после приступов кашля
- Истощение (сильная усталость) после приступов кашля
Важно знать, что многие дети, больные коклюшем, вообще не кашляют.Вместо этого они перестают дышать и становятся синими.
Коклюш может вызывать сильный и частый кашель, повторяющийся, пока воздух не уйдет из легких. Когда в легких больше нет воздуха, вы вынуждены вдыхать с громким «кричащим» звуком. Этот сильный кашель может вызвать рвоту и сильную усталость. Хотя после приступа кашля вы часто бываете истощены, обычно вы чувствуете себя довольно хорошо в промежутках между ними. Приступы кашля, как правило, становятся более частыми и тяжелыми по мере продолжения болезни и могут происходить чаще ночью.Приступы кашля могут продолжаться до 10 недель и более. В Китае коклюш известен как «100-дневный кашель».
Крика часто не бывает, если у вас более легкое (менее серьезное) заболевание. Инфекция обычно протекает легче у подростков и взрослых, особенно у тех, кто получил вакцину от коклюша.
значок изображенияУвеличить изображение значка
Восстановление
Выздоровление от коклюша может происходить медленно. Кашель становится слабее и встречается реже. Однако приступы кашля могут возобновиться вместе с другими респираторными инфекциями в течение многих месяцев после начала коклюшной инфекции.
Список литературы
- Макнамара Л.А., Скофф Т., Фолкнер А. и др. Снижение степени тяжести коклюша у людей, получивших соответствующую возрасту вакцинацию против коклюша — США, 2010–2012 гг., Внешний значок. Клин Инфекция Дис . Epub впереди печати. 2017.
- Barlow RS, Reynolds LE, Cieslak PR, et al. Вакцинированные дети и подростки с коклюшной инфекцией снизили тяжесть и продолжительность заболевания, внешний значок штата Орегон, 2010–2012 гг. Клин Инфекция Дис . 2014. 58 (11): 1523–9.
- Stehr K, Cherry JD, Heininger U, et al. Испытание сравнительной эффективности в Германии на младенцах, получивших либо бесклеточную коклюшную компонентную вакцину DTP (DTaP), либо цельноклеточную компонентную вакцину DTP, либо внешнюю вакцину DT. Педиатрия . 1998; 101 (1 Pt 1): 1–11.
- Tozzi AE, Ravá L, Ciofi ML, et al. Клинические проявления коклюша у невакцинированных и вакцинированных детей в первые шесть лет жизни. Внешний значок. Педиатрия .2003. 112 (5): 1069–75.
- Ward JI, Cherry JD, Swei-Ju C и др. Bordetella pertussis инфекций у вакцинированных и невакцинированных подростков и взрослых, по оценке национального проспективного рандомизированного испытания бесклеточной коклюшной вакцины (APERT) external icon. Клин Инфекция Дис . 2006; 43: 151–7.
Начало страницы
Четвертый случай коклюша обнаружен на ОПРФ
Чиновники округа 200 обнаружили четвертый случай коклюша или коклюша в средней школе Оук-Парк и Ривер-Форест за три недели, что побудило их принять дополнительные меры предосторожности.
Представители округауведомили семьи о четвертом случае по электронной почте 2 декабря. На данный момент инфекция диагностирована у троих студентов и взрослого.
27 ноября Гвен Уолкер-Куоллс, старший директор отдела кадров для учащихся D200, уведомила родителей о третьем случае коклюша за две недели. Уокер-Куаллс объяснил, что «сотрудники наших зданий и территорий усердно проводят дополнительную уборку, чтобы очистить и продезинфицировать здание».
Инфекция коклюша поражает человека в радиоволнах и очень заразна.Инфекция распространяется «от человека к человеку при кашле или чихании», — пояснил Уокер-Куаллс в другом электронном письме, отправленном семьям на прошлой неделе, в котором излагаются меры предосторожности, которые они должны предпринять в случае диагноза коклюша.
«Кто угодно может заразиться коклюшем, но это может быть очень опасно для младенцев и людей с ослабленной иммунной системой», — говорится в письме. «Члены семьи, больные коклюшем, особенно матери, могут передать коклюш новорожденным».
Должностные лица округа рекомендуют родителям, если ребенок кашляет, не ходить в школу и на другие мероприятия дома.Если врач говорит, что у них ослабленная иммунная система, родители должны попросить врача как можно скорее назначить антибиотики, чтобы предотвратить коклюш.
Если врач поставил ребенку диагноз коклюша, родители должны сообщить об этом в школу и запросить справку от врача о том, что у ребенка инфекция.
Если ученик получил DTaP, детскую вакцину против коклюша, родители должны знать, что эффективность вакцины «со временем снижается», — пояснила Уолкер-Куоллс.«Детям старшего возраста и взрослым, включая беременных женщин, следует сделать прививку от коклюша под названием« Tdap », чтобы защитить себя и младенцев рядом с ними или рядом с ними. Если вам нужна вакцина Tdap, обратитесь к врачу или позвоните в Департамент общественного здравоохранения Ок-Парка по телефону (708) 358-5480, чтобы найти ближайшего к вам поставщика вакцины ».
КОНТАКТ: [email protected]
коклюш: возрождающаяся инфекция — американский семейный врач
1. Birkebaek NH, Кристиансен М, Зеефельдт Т, и другие.Bordetella pertussis и хронический кашель у взрослых. Клин Инфекция Дис . 1999; 29 (5): 1239–1242 ….
2. Демпси А.Ф., Коуэн А.Е., Бродер К.Р., Крецингер К, Стокли С, Кларк SJ. Практика диагностики и тестирования коклюша подростков среди врачей первичной медико-санитарной помощи по всей стране. Предыдущая Med . 2009. 48 (5): 500–504.
3. Алтунайджи S, Кукурузович Р, Кертис Н, Мэсси Дж.Антибиотики при коклюше. Кокрановская база данных Syst Rev . 2007; (3): CD004404.
4. Tiwari T, Мерфи ТВ, Moran J; Национальная программа иммунизации, Центры по контролю и профилактике заболеваний. Рекомендуемые противомикробные средства для лечения и профилактики коклюша: 2005 CDC Guidelines. MMWR Recomm Rep . 2005; 54 (RR-14): 1–16.
5. Танака М, Витек ЧР, Паскуаль FB, Бисгард КМ, Тейт Дж. Э., Мерфи ТВ.Тенденции заболеваемости коклюшем среди младенцев в США, 1980–1999 гг. ДЖАМА . 2003. 290 (22): 2968–2975.
6. Корниа ПБ, Херш А.Л., Липский Б.А., Ньюман ТБ, Гонсалес Р. У этого кашляющего подростка или взрослого пациента коклюш? ДЖАМА . 2010. 304 (8): 890–896.
7. Центры по контролю и профилактике заболеваний. Коклюш (коклюш). http://www.cdc.gov/pertussis/index.html. Доступ 13 февраля 2011 г.
8. Mattoo S, Cherry JD. Молекулярный патогенез, эпидемиология и клинические проявления респираторных инфекций, вызываемых Bordetella pertussis и другими подвидами Bordetella. Clin Microbiol Ред. . 2005. 18 (2): 326–382.
9. Грегори Д.С. Коклюш: заболевание, поражающее все возрасты. Ам Фам Врач . 2006. 74 (3): 420–426.
10. Аткинсон В., Хамборски Дж., Вулф С., ред .; Центры по контролю и профилактике заболеваний.Эпидемиология и профилактика заболеваний, предупреждаемых с помощью вакцин. 12-е изд., 2-е изд. Вашингтон, округ Колумбия: Фонд общественного здравоохранения; 2012.
11. Cherry JD, Heininger U. Pertussis и другие инфекции Bordetella. В: Feigin RD, Cherry JD, Demmler-Harrison GJ, Kaplan EL, eds. Учебник детских инфекционных болезней Фейгина и Черри. 6-е изд. Филадельфия, Пенсильвания: Сондерс Эльзевир; 2009: 1683–1705.
12. Cortese MM, Bisgard KM. Коклюш. В: Wallace RB, Kohatsu N, Kast JM, eds. Wallace / Maxcy-Rosenau-Last Public Health & Preventive Medicine.15 изд. Нью-Йорк, штат Нью-Йорк: McGraw-Hill Medical; 2008: 111–114.
13. Намачиваям П., Симидзу К., Батт В. Коклюш: тяжелые клинические проявления в педиатрической интенсивной терапии и их связь с исходом. Pediatr Crit Care Med . 2007. 8 (3): 207–211.
14. Сингх М., Лингаппан К. Коклюш: текущая сцена. Сундук . 2006. 130 (5): 1547–1553.
15. Фолкнер А., Скофф Т., Мартин С. и др. Коклюш.В: Roush SW, McIntyre L, Baldy LM, ред. Руководство по надзору за болезнями, предупреждаемыми с помощью вакцин. 5-е изд. Атланта, Джорджия: Центры по контролю и профилактике заболеваний; 2012: 10.1–10.10.
16. Cherry JD, Тан Т, Вирсинг фон Кениг CH, и другие. Клинические определения коклюша: резюме круглого стола Глобальной инициативы по коклюшу, февраль 2011 г. Clin Infect Dis . 2012. 54 (12): 1756–1764.
17. Лёффельхольц MJ, Томпсон CJ, Лонг КС, Гилкрист MJ.Сравнение ПЦР, посева и прямого тестирования флуоресцентных антител для обнаружения Bordetella pertussis. Дж. Клин Микробиол . 1999. 37 (9): 2872–2876.
18. Андре П, Каро V, Нджамкепо Э, Вендельбо А.М., Ван Рие А, Гизо Н. Сравнение серологических тестов и ПЦР в реальном времени для диагностики инфекции Bordetella pertussis в 2007 году. J Clin Microbiol . 2008. 46 (5): 1672–1677.
19. Фрай Н.К., Дункан Дж. Вагнер К, и другие.Роль ПЦР в диагностике коклюшной инфекции у младенцев: 5-летний опыт предоставления услуги ПЦР в реальном времени в тот же день в Англии и Уэльсе с 2002 по 2007 год. J Med Microbiol . 2009. 58 (pt 8): 1023–1029.
20. Menzies SL, Кадвад V, Павлоски, г. и другие.; Рабочая группа по анализу коклюша. Разработка и аналитическая проверка иммуноанализа для количественного определения сывороточных антител против коклюшного токсина, вызванных инфекцией Bordetella pertussis. Clin Vaccine Immunol . 2009. 16 (12): 1781–1788.
21. Лэнгли Дж. М., Гальперин С.А., Буше Ф.Д., Смит Б; Сеть сотрудничества педиатрических исследователей по инфекциям в Канаде (PICNIC). Азитромицин так же эффективен и лучше переносится, чем эстолат эритромицина, для лечения коклюша. Педиатрия . 2004; 114 (1): e96 – e101.
22. Дерево N, Макинтайр П. Коклюш: обзор эпидемиологии, диагностики, лечения и профилактики. Педиатр Респир Ред. . 2008. 9 (3): 201–211.
23. Бас JW. Эритромицин при коклюше: вероятные причины прошлых неудач. Ланцет . 1985; 2 (8447): 147.
24. Гальперин С.А., Бортолусси Р, Лэнгли Дж. М., Миллер Б, Иствуд Б.Дж. Семидневный прием эстолата эритромицина так же эффективен, как четырнадцать дней для лечения инфекций Bordetella pertussis. Педиатрия . 1997. 100 (1): 65–71.
25. Беттиол С, Ван К, Томпсон MJ, и другие. Симптоматическое лечение кашля при коклюше [обновление Кокрановской базы данных Syst Rev.2010; (1): CD003257]. Кокрановская база данных Syst Rev . 2012; (5): CD003257.
26. Департамент общественного здравоохранения Калифорнии. Предварительные рекомендации ACIP для медицинского персонала по использованию столбнячного анатоксина, уменьшенного количества дифтерийного анатоксина и бесклеточной коклюшной вакцины (Tdap) и использования постконтактной антимикробной профилактики.Атланта, Джорджия: Центры по контролю и профилактике заболеваний; 2011. http://www.cdph.ca.gov/HealthInfo/discond/Documents/ACIPRecommendationsOnTdapAndPEP.pdf. По состоянию на 22 января 2012 г.
27. Гальперин С.А., Бортолусси Р, Лэнгли Дж. М., Иствуд Б.Дж., Де Серрес Дж. Рандомизированное плацебо-контролируемое исследование химиопрофилактики эритромицина эстолатом у детей, контактировавших с детьми с положительной культурой Bordetella pertussis. Педиатрия . 1999; 104 (4): e42.
28. Центры по контролю и профилактике заболеваний. Руководство по борьбе со вспышками коклюша. 2000 г. (поправки внесены в 2005 и 2006 гг.). http://www.cdc.gov/pertussis/outbreaks/guide/index.html. По состоянию на 23 апреля 2013 г.
29. de Greeff SC, Mooi FR, Вестерхоф А, и другие. Бремя коклюша в домашнем хозяйстве: как защитить детей раннего возраста. Клин Инфекция Дис . 2010. 50 (10): 1339–1345.
30. Эдвардс К.М., Деккер М.Д.Вакцина против коклюша. В: Плоткин С.А., Оренштейн В.А., Оффит П.А., ред. Вакцина. 5-е изд. Филадельфия, Пенсильвания: Сондерс / Эльзевир; 2008: 467–573.
31. Чжан Л., Прич С.О., Аксельссон I, Гальперин С.А. Бесклеточные вакцины для профилактики коклюша у детей [обновление в Кокрановской базе данных Syst Rev.2012; (3): CD001478]. Кокрановская база данных Syst Rev . 2012; (3): CD001478.
32. Гуизо Н. Вакцины против Bordetella pertussis и коклюша. Клин Инфекция Дис .2009. 49 (10): 1565–1569.
33. Центры по контролю и профилактике заболеваний (CDC). Обновленные рекомендации Консультативного комитета по практике иммунизации по применению столбнячного анатоксина, восстановленного дифтерийного анатоксина и бесклеточной коклюшной вакцины (Tdap). MMWR Morb Mortal Wkly Rep . 2011; 60 (1): 13–15.
34. Мосты CB, Вудс L, Койн-Бизли Т; Отдел иммунизации, Национальный центр иммунизации и респираторных заболеваний, Центры по контролю и профилактике заболеваний.Консультативный комитет по практике иммунизации (ACIP) рекомендовал график иммунизации для взрослых в возрасте 19 лет и старше — США, 2013 г. MMWR Surveill Summ . 2013; 62 (приложение 1): 9–19.
35. Бродер К.Р., Кортезе ММ, Искандер Ю.К., и другие. Профилактика столбняка, дифтерии и коклюша среди подростков: использование столбнячного анатоксина, редуцированного дифтерийного анатоксина и бесклеточных коклюшных вакцин Рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Recomm Rep . 2006; 55 (RR-3): 1–34.
36. Wendelboe AM, Ван Рие А, Салмазо С, Englund JA. Продолжительность иммунитета против коклюша после естественного заражения или вакцинации. Pediatr Infect Dis J . 2005; 24 (5 доп.): S58 – S61.
37. Центры по контролю и профилактике заболеваний (CDC). Обновленные рекомендации по применению столбнячного анатоксина, уменьшенного количества дифтерийного анатоксина и бесклеточной коклюшной вакцины (Tdap) у беременных женщин — Консультативный комитет по практике иммунизации (ACIP), 2012. MMWR Morb Mortal Wkly Rep . 2013; 62: 131–135.
38. Акинсанья-Бейсолов I, Дженкинс Р, Meissner HC; Отдел иммунизации, Национальный центр иммунизации и респираторных заболеваний, Центры по контролю и профилактике заболеваний. Консультативный комитет по практике иммунизации (ACIP) рекомендовал график иммунизации для лиц в возрасте от 0 до 18 лет — США, 2013 г. MMWR Surveill Summ . 2013; 62 (приложение 1): 2–8.
39. Мерфи Т.В., Слэйд Б.А., Бродер К.Р., и другие.; Консультативный комитет по практике иммунизации (ACIP), Центры по контролю и профилактике заболеваний (CDC). Профилактика коклюша, столбняка и дифтерии среди беременных и женщин в послеродовом периоде, а также их младенцев. Рекомендации Консультативного комитета по практике иммунизации (ACIP) [опубликованное исправление опубликовано в MMWR Morb Mortal Wkly Rep. 2008; 57 (26): 723]. MMWR Recomm Rep .2008; 57 (RR-4): 1–51.
40. Рабочая группа ACIP по иммунизации взрослых, Мосты CB, Вудс L, Койн-Бизли Т; Центры по контролю и профилактике заболеваний (CDC). Консультативный комитет по практике иммунизации (ACIP) рекомендовал график иммунизации для взрослых в возрасте 19 лет и старше — США, 2013 г. MMWR Surveill Summ . 2013; 62 (приложение 1): 9–19.
41. Куинен А.М., Кэссидей П.К., Евангелиста А. Пертактин-отрицательные варианты Bordetella pertussis в США. N Engl J Med . 2013. 368 (6): 583–584.
42. Kroger AT, Аткинсон В.Л., Маркузе Е.К., Пикеринг ЛК; Консультативный комитет по практике иммунизации (ACIP), Центры по контролю и профилактике заболеваний (CDC). Общие рекомендации по иммунизации: рекомендации Консультативного комитета по практике иммунизации (ACIP) [опубликованные исправления представлены в MMWR Morb Mortal Wkly Rep. 2006; 55 (48): 1303, Pediatrics. 2007; 119 (5): 1008 и MMWR Morb Mortal Wkly Rep.2007; 56 (11): 256]. MMWR Recomm Rep . 2006; 55 (RR-15): 1–48.
43. Вакцинация против коклюша: использование бесклеточной коклюшной вакцины среди младенцев и детей раннего возраста. Рекомендации Консультативного комитета по практике иммунизации (ACIP) [опубликованная поправка представлена в MMWR Morb Mortal Wkly Rep.


 Такой результат говорит о том, что человек болен или недавно перенёс коклюш.
Такой результат говорит о том, что человек болен или недавно перенёс коклюш.

 2010 Dec;14(12):e1072-5.
2010 Dec;14(12):e1072-5.