Прогестерон
Прогестерон – это стероидный гормон, основной функцией которого является подготовка организма женщины к беременности. Он вырабатывается желтым телом яичников.
Рекомендуется сдавать анализ на 21-23-й день менструального цикла.
Синонимы русские
Прогестин, гестаген.
Синонимы английские
P4, pregn-4-ene-3,20-dione.
Метод исследования
Электрохемилюминесцентный иммуноанализ (ECLIA).
Диапазон определения: 0,159 — 1910 нмоль/л.
Единицы измерения
Нмоль/л (наномоль на литр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 2-3 часов до исследования, можно пить чистую негазированную воду.
- Прекратить прием стероидных и тиреоидных гормонов за 2 суток перед исследованием (по согласованию с врачом).

- Исключить физическое и эмоциональное перенапряжение в течение суток до исследования.
- Не курить в течение 3 часов до исследования.
Общая информация об исследовании
Прогестерон является стероидным гормоном, чья основная функция состоит в подготовке организма женщины к беременности.
Каждый месяц эстроген заставляет внутренний выстилающий слой матки – эндометрий – расти и обновляться, в то время как лютеинизирующий гормон (ЛГ) способствует высвобождению яйцеклетки в одном из яичников. На месте высвободившейся яйцеклетки образуется так называемое желтое тело, которое вырабатывает прогестерон. Прогестерон вместе с гормоном, выделяемым надпочечниками, останавливает рост эндометрия и подготавливает матку к возможной имплантации оплодотворенной яйцеклетки.
Если оплодотворения не происходит, желтое тело исчезает, уровень прогестерона падает и наступает менструальное кровотечение. Если же оплодотворенная яйцеклетка прикрепляется к стенке матки, желтое тело продолжает производить прогестерон.
Для чего используется исследование?
- Для выявления причин бесплодия.
- Чтобы определить, была ли у пациентки овуляция.
- Для диагностики внематочной или патологической беременности (вместе с тестом на хорионический гонадотропин).
- Для контроля за состоянием плода и плаценты во время беременности, если есть осложнения.
- Чтобы определить эффективность инъекций прогестерона для сохранения беременности на ранних сроках.
Когда назначается исследование?
- При выяснении, нормально ли протекает овуляция (иногда дважды в течение менструального цикла).
- При стимулировании овуляции.
- При симптомах внематочной беременности и угрозы выкидыша, таких как боли в животе и кровотечение.
- При введении прогестерона во время беременности.

- Периодически при беременности с повышенным риском ее прерывания для контроля за состоянием плода и плаценты.
- Когда у небеременной пациентки маточные кровотечения.
Что означают результаты?
Референсные значения
|
|
Фаза цикла, беременность |
Прогестерон, нмоль/л |
|
Женщины |
Фолликулиновая |
0,181 — 2,84 |
|
Овуляторная |
0,385 — 38,1 |
|
|
Лютеиновая |
5,82 — 75,9 |
|
|
Постменопауза |
||
|
1-й триместр |
35 — 141 |
|
|
2-й триместр |
80,8 — 264 |
|
|
3-й триместр |
187 — 681 |
|
|
Мужчины |
|
Интерпретация результатов анализа зависит от причины его выполнения, а также от особенностей менструальных циклов пациентки или ее беременности.
Если концентрация прогестерона не меняется в течение каждого месяца, возможно, у пациентки не происходит овуляции либо нарушены менструальные циклы.
Когда уровень прогестерона не повышается должным образом на ранних сроках беременности, можно предположить внематочную либо патологическую беременность. Если серия анализов не показала его повышения со временем, то не исключено, что у пациентки проблемы с жизнеспособностью плода и плаценты.
Причины повышенного уровня прогестерона:
- киста яичников,
- патологическая беременность, а также пузырный занос или хорионкарцинома,
- редкие формы опухолей яичников,
- врождённая гиперплазия надпочечников.
Причины пониженного уровня прогестерона:
- токсикоз на поздних сроках беременности,
- пониженная функциональная активность яичников,
- отсутствие менструаций,
- внематочная беременность,
- угроза выкидыша.

Что может влиять на результат?
Прием пищевых добавок и фармацевтических препаратов, меняющих концентрацию эстрадиола и прогестерона.
Пациентам — Медицинский центр «АВИЦЕННА»
Выберите клинику из списка
Все клиники
Гинекологическое отделение
Центр вспомогательных репродуктивных технологий (ЭКО)
Родовое отделение
Клиника педиатрии
Клиника терапии
Клиника стоматологии, имплантологии и челюстно-лицевой хирургии
Клиника кардиологии и сердечно-сосудистой хирургии
Клиника неврологии и нейрохирургии
Клиника хирургии
Клиника травматологии и ортопедии
Клиника урологии
Клиника онкологии
Клиника оториноларингологии
Клиника офтальмологии и микрохирургии глаза
Лабораторная служба
Лаборатория медицинской генетики
Клинико-диагностическая лаборатория
Клиника лучевой диагностики
Клиника восстановительного лечения
Медицинская помощь на дому
Беременность по триместрам и неделям – первый, второй и третий триместры
Примите поздравления, если результат теста на беременность оказался положительным, – Вы отправляетесь в замечательное путешествие!Вероятно, Ваша голова переполнена вопросами «Как изменится мой организм?» и «Насколько быстро развивается ребенок?». Несмотря на то, что беременность протекает у женщин по-разному, мы опишем то, чего Вы можете ожидать на протяжении трех триместров (этапов) беременности.
Несмотря на то, что беременность протекает у женщин по-разному, мы опишем то, чего Вы можете ожидать на протяжении трех триместров (этапов) беременности.
Для получения подробного понедельного руководства по беременности, подпишитесь на нашу бесплатную еженедельную рассылку по электронной почте.
1-й триместр: 1—12-я недели
Срок беременности рассчитывается с первого дня последней менструации, т. к. точно определить день зачатия сложно. Поскольку зачатие обычно происходит в середине менструального цикла, в действительности в течение первых двух недель вы не беременны, однако этот период засчитывается именно как начало беременности.
Как только в районе 3-й недели происходит оплодотворение яйцеклетки, гормоны понемногу начинают производить изменения в Вашем организме. В результате у Вас могут появиться некоторые из следующих симптомов:
До 80%4 женщин в 1-м триместре беременности испытывают утреннее недомогание с такими симптомами как тошнота и рвота.
- Утреннее недомогание. В результате возрастания уровня гормонов, характерных для беременности, до 80%4 женщин в 1-м триместре испытывают утреннее недомогание с такими симптомами как тошнота и рвота. Представление о том, что такое недомогание наблюдается только утром, является распространенным заблуждением. На самом деле симптомы могут появляться в любое время дня и ночи. У 1 из 5 женщин утреннее недомогание наблюдается во 2-м триместре беременности, а иногда может сохраняться в течение всей беременности.
Если Вы испытываете утреннее недомогание, избегайте пищи, которая вызывает у Вас тошноту, ешьте понемногу и часто, избегайте жирной и острой пищи, пейте больше воды. Если Вы испытываете сильно выраженные или беспокоящие Вас симптомы, обратитесь к врачу.
- Изменения молочных желез. Молочные железы начнут увеличиваться в размере, может появиться болезненность. Соски увеличатся в размере, станут более темными и выступающими.
- Утомляемость.
 Высокий уровень гормона прогестерона может вызывать у вас ощущение усталости и сонливости. Как можно чаще отдыхайте в горизонтальном положении, подняв при этом ноги вверх, и как можно лучше питайтесь, что не просто, если Вы испытываете утреннее недомогание!
Высокий уровень гормона прогестерона может вызывать у вас ощущение усталости и сонливости. Как можно чаще отдыхайте в горизонтальном положении, подняв при этом ноги вверх, и как можно лучше питайтесь, что не просто, если Вы испытываете утреннее недомогание! - Повышенная эмоциональность. Более высокий уровень эмоциональности, проявляющийся в результате роста уровня гормонов, — это нормальное явление. Здесь очень важно понимание и терпение со стороны Вашего партнера и близких.
- Пищевые пристрастия и антипатии. Может обнаружиться, что Вы не переносите одну пищу и пристрастились к другой. Обычно это не является проблемой, если только Вам не хочется питаться странными продуктами, например мелом. Если вы обеспокоены ситуацией, обратитесь к врачу.
- Учащенное мочеиспускание. По мере того как возрастает содержание жидкости в Вашем организме, а матка давит на мочевой пузырь, у Вас будет чаще возникать желание посетить туалет. Идите в туалет, как только почувствуете такую необходимость, — это минимизирует давление на мочевой пузырь.

- Чувство головокружения. Иногда у Вас может появляться небольшое головокружение (это следствие гормональных изменений). Старайтесь подолгу не оставаться на ногах и медленно подниматься из сидячего или лежачего положения. При сильном головокружении немедленно обратитесь к врачу.
- Изжога и запоры. Работа Вашей пищеварительной системы замедлится, чтобы обеспечить большее время для усваивания пищи. Это может приводить к появлению изжоги и запоров.
Для избавления от изжоги старайтесь употреблять небольшие порции пищи через регулярные промежутки времени и избегать жареной или острой пищи, а также газированных напитков. Кроме того, при изжоге может помочь антацидная добавка, которую можно употреблять во время беременности, такая как Ренни.
Против запоров помогает пища, богатая клетчаткой, поддержание физической активности и употребление большого количества воды. Если Вы планируете прием слабительных, посоветуйтесь с врачом. Загрузите предлагаемый нами бесплатный информационный листок «Некоторые факты о запорах при беременности».
Анализ на прогестерон — референтные значения, показатели нормы
Общая характеристика
Стероидный гормон, синтезируется клетками желтого тела яичников во второй фазе цикла под влиянием ЛГ и в первом триместре беременности при поддержке ХГЧ, плацентой, в меньшей степени образуется в коре надпочечников под влиянием ЛГ.
В крови находится как в свободном, так и в связанном с белками состояниях.
Основная часть прогестерона метаболизируется в печени и секретируется в мочу в виде прегнандиола, соединений с глюкуроновой кислотой.
Если имплантации не происходит, желтое тело деградирует, и уровень циркулирующего прогестерона уменьшается.
При наступлении беременности к концу І триместра прогестерон начинает секретироваться плацентой, его концентрация продолжает расти.
Прогестерон вызывает изменения в эндометрии, подготавливая его к имплантации зародыша.
Способствует сохранению беременности на всех стадиях, подавляя активность гладкой мускулатуры матки, поддерживая тонус её шейки, блокируя развитие фолликулов в яичниках, обеспечивая иммунологические изменения в маточноплацентарном пространстве, благоприятные для беременности.
Стимулирует развитие концевых секреторных отделов в молочных железах.
Показания для назначения
1. Составляющяя диагностики овулятороной дисфункции (недостаточность желтого тела/недостаточность лютеиновой фазы), как причины бесплодия, невынашивания беременности, аномальных маточных кровотечений.
2. Лабораторное подтверждение произошедшей овуляции в данном цикле.
3. Составляющая диагностики развивающейся и неразвивающейся беременности, угрожающего самопроизвольного аборта.
4. Оценка эффективности терапии недостаточности лютеиновой фазы и прогесетронотерапии угрозы самопроизвольного прерывания беременности.
5. Составляющая мониторинга беременности
Маркер
Маркер нарушений функции гипоталамо-гипофизарно-яичниковой системы, метаболизма стероидных гормонов и прогрессирования беременности.
Клиническая значимость
1. Установление факта овуляция в менструальном цикле.
Установление факта овуляция в менструальном цикле.
2. Диагностика недостаточности лютеиновой фазы.
3. Диагностика врожденной гиперплазии коры надпочечников.
4. Оценка функции желтого тела и плаценты во время беременности.
5. Мониторинг терапии прогестероном.
Состав показателей:
Прогестерон
Метод: Хемилюминесцентный иммуноанализДиапазон измерений: 0-0
Единица измерения: Нанограмм на миллилитр
Референтные значения:
Возраст
Комментарии
Выполнение возможно на биоматериалах:
Биологический материал
Условия доставки
Контейнер
Объем
сыворотка ВК
Условия доставки:
24 час. при температуре от 2 до 25 градусов Цельсия
при температуре от 2 до 25 градусов Цельсия
Контейнер:
Вакутейнер с разделительным гелем
Объем:
3.5 Миллилитров
Правила подготовки пациента
Стандартные условия подготовки (если иное не определено врачом): За 4 часа Выдержать голодание, исключить жирную пищу.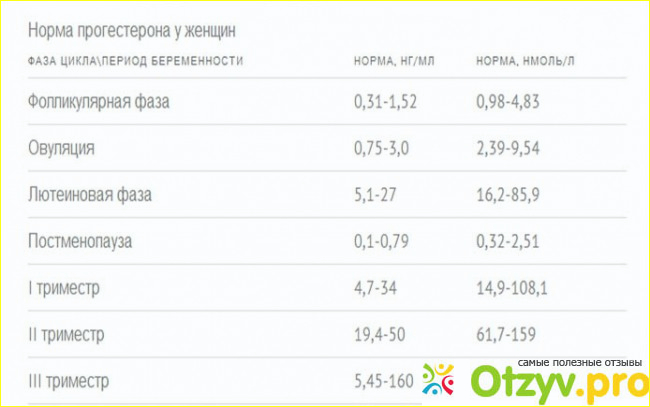 Можно пить воду. Важно: Согласовать с врачом день прохождения исследования в соответствии с днем менструального цикла.
Можно пить воду. Важно: Согласовать с врачом день прохождения исследования в соответствии с днем менструального цикла.
Вы можете добавить данное исследование в корзину на этой странице
Интерференция:
- Кломифен.

- Ампициллин, динопрост трометамин (PGF 2a), этинил эстрадиол, комбинированные гормональные контрацептивы.
Интерпретация:
- Беременность, врожденная гиперплазия надпочечников, вызванная дефицитами 21-гидроксилазы, 17-альфа-гидроксилазы и 11-бета-гидроксилазы, липоидная опухоль яичника, текалютеиновые кисты, пузырный занос, хорионэпитолиома яичника, беременность, нарушение выведения прогестерона при почечной недостаточности.
- Угрожающий аборт, первичный или вторичный гипогонадизм, недостаточность лютеиновой фазы менструального цикла.
Изменение функции щитовидной железы во время беременности
Ушакова О.В., Позднякова Д.В., Волохова А.М., Покрыщенко Н.Н., Черемисина Л.В.
Муниципальное бюджетное учреждение здравоохранения «Клинико-диагностический центр» управления здравоохранения администрации г. Хабаровска
Хабаровска
Резюме: Цель исследования – оценить частоту распространенности изменений функции щитовидной железы у беременных женщин.
Исследование показало, что в первом триместре только у 45,6% случаев во время беременности функция отмечается нормальное функционирование щитовидной железы.
В 39,6% случаев отмечалось повышение функции щитовидной железы. Средний показатель уровня ТТГ у женщин во второй группе составил 0,08±0,01 мкМЕ/мл, свободного Т4 – 29,2±0,8 пмоль/л. С учетом отсутствия клиники тиреотоксикоза, данное состояние было расценено как преходящий гестационный тиреотоксикоз, обусловленный продукцией хорионического гонадотропина плацентой, поэтому лечение тиреостатикими не проводилось. Во втором триместре показатели уровня гормонов щитовидной железы у женщин данной группы восстанавливались до нормальных значений.
В 12% случаев у женщин встречается субклинический гипотиреоз.
Ключевые слова: беременность, гестационный тиреотоксикоз, субклинический гипотиреоз.
Summary: A research objective – to estimate frequency of prevalence of changes of function of a thyroid gland at pregnant women.
Research showed that in the first trimester only at 45,6% of cases during pregnancy function is noted normal functioning of a thyroid gland.
In 39,6 % of cases increase of function of a thyroid gland was noted. The average value of level of TTG at women in the second group made 0,08±0,01 mkME/ml, free Т4 – 29,2±0,8 pmol/l the accounting of absence of clinic тиреотоксикоза, this condition was regarded as passing gestational тиреотоксикоз, caused by production of a horionichesky gonadotrophin by a placenta therefore treatment by the tireostatiky wasn’t carried out. In the second trimester indicators of level of hormones of a thyroid gland at women of this group were restored to normal values.
In 12 % of cases at women the subclinical hypothyroidism meets.
Keywords: pregnancy, gestational hyperthyroidism, subclinical hypothyroidism.
Введение:
В условиях ухудшения показателей соматического и репродуктивного здоровья женщин наиболее перспективными являются вопросы ранней диагностики, профилактики и коррекции состояний, ведущих к развитию угрозы невынашивания беременности, рождению здорового ребенка. От того насколько эффективно во время беременности щитовидная железа вырабатывает тиреоидные гормоны зависит течение беременности, физическое развитие ребенка, его интеллектуальный потенциал. Во время беременности уровень тиреоидных гормонов должен увеличиваться на 30-50%. В это время у женщин формируется временный эндокринный орган – плацента, секретирующая в организм женщины хорионический гонадотропин, плацентарный лактоген, эстриол, эстрадиол, прогестерон. Вырабатываемый в первом триместре беременности хорионический гонадотропин имеет структурную схожесть с тиреотропным гормоном (ТТГ), что позволяет стимулировать функцию щитовидной железы. От его влияние повышается уровень гормона Т4св. и снижается уровень ТТГ, вплоть до развития гестационного тиреотоксикоза с клиническими проявлениями. Следующим механизмом стимулирования функции щитовидной железы является увеличение образования тироксинсвязывающего глобулина (ТСГ) под действием под влиянием плацентарных эстрогенов, что приводит к повышению в крови уровня Т3 и общего Т4, в результате чего уровень Т4св. снижается, стимулируя выработку уровня ТТГ и дальнейшей стимуляции щитовидной железы.
и снижается уровень ТТГ, вплоть до развития гестационного тиреотоксикоза с клиническими проявлениями. Следующим механизмом стимулирования функции щитовидной железы является увеличение образования тироксинсвязывающего глобулина (ТСГ) под действием под влиянием плацентарных эстрогенов, что приводит к повышению в крови уровня Т3 и общего Т4, в результате чего уровень Т4св. снижается, стимулируя выработку уровня ТТГ и дальнейшей стимуляции щитовидной железы.
Кроме этого, во время беременности в результате повышенной клубочковой фильтрации и почечного клиренса йода, трасплацентарного перехода йода к плоду в организме женщины развивается относительный дефицит йода, что также способствует стимулированию функции щитовидной железы.
Известно, что в первом триместре щитовидная железа плода только формируется, и его развитие будет осуществляться исключительно под действием тиреоидных гормонов матери. Наличие как манифестного, так и субклинического гипотиреоза у матери может иметь необратимые последствия для развития плода и функций его мозга.
Цель исследования – оценить частоту распространенности изменений функции щитовидной железы у беременных женщин.
Материалы и методы: исследование содержания уровня гормонов щитовидной железы ТТГ и Т4св. проводилось у 414 беременных женщин в возрасте от 18 до 38 лет, вставших на учет в первом триместре, и у 98 беременных женщин, ставших на учет, во втором триместре. Обследование осуществлялось в клинико-диагностической лаборатории муниципального бюджетного учреждения здравоохранения «Клинико-диагностический центр» управления здравоохранения администрации г. Хабаровска.
Статистический анализ проводился при помощи пакета стандартных статистических программ: пакет Office 2000 и Statistica 6,0 для Windows.
Результаты и обсуждение
Функциональная активность щитовидной железы по данным литературы определяется по уровню ТТГ: эутиреоидное — ТТГ 0,4–4,0 мкМЕ/мл; гипертиреоидное — ТТГ менее 0,4 мкМЕ/мл; гипотиреоидное — ТТГ более 4,0 мкМЕ/мл. Для правильной интерпретации лабораторных показателей, отражающих деятельность щитовидной железы важно сочетанное определение уровня ТТГ и свободного Т4. Определение общего Т4 и Т3 неинформативно, так как во время беременности их уровни всегда повышены в 1,5 раза
Проведенное исследование показало (таблица 1), что в 45,6% случаев от общего числа обследуемых беременных в первом триместре уровень ТТГ и свободного Т4 оставался в пределах нормы. В остальных случаях отмечалось отклонение уровня ТТГ и Т4св. как в сочетании, так по каждому виду гормонов от установленных норм (таблица 2). Так уровень ТТГ в первом триместре беременности был снижен в сочетании с повышенным уровнем свободного Т4 в 39,6% случаях от общего количества обследуемых женщин. У 12% беременных женщин от общего количества обследуемых отмечалось повышение уровня ТТГ выше нормы без изменения уровня свободного Т4, в 2,8% случаев имело место изолированного снижения уровня свободного Т4.
Таким образом, в зависимости от состояния функции щитовидной железы выделены три группы женщин: первая группа женщин в эутиреоидном состоянии, вторая группа – группа женщин, у которых функция щитовидной железы повышена, третья группа женщин с пониженной функцией щитовидной железы.
Средний показатель уровня ТТГ у женщин во второй группе составил 0,08±0,01 мкМЕ/мл, свободного Т4 – 29,2±0,8 пмоль/л. Данное состояние было расценено как преходящий гестационный тиреотоксикоз, обусловленный продукцией хорионического гонадотропина плацентой. При осмотре женщин, динамическом наблюдении за ними отмечено, что изменение функции щитовидной железы не проявлялось клиническими признаками тиреотоксикоза, не сопровождалось рвотой, уровень свободного Т4 в среднем превышал нормальный показатель в 1,2 раза, поэтому лечение тиреостатиками не назначалось.
При проведении повторного обследования во втором триместре отмечалось нормализация показателей, характеризующих функцию щитовидной железы. Средний показатель уровня ТТГ у женщин данной группы составил 0,4±0,08 мкМЕ/мл, свободного Т4 – 21±0,7 пмоль/л.
Средний показатель уровня ТТГ у женщин в третьей группе составил 5,1±0,09 мкМЕ/мл., уровень свободного Т4 — 18±0,04 пмоль/л. Данное состояние было расценено как субклинический гипотиреоз, в связи с чем женщинам назначена заместительная терапия левотироксином с поддержанием уровня ТТГ в первом триместре до 2,5 мкМЕ/мл, во втором до 3 мкМЕ/мл.
Среди женщин, вставших на учет по беременности во втором триместре (таблица 3) в 93,9% случаев от общего количества проведенных исследований уровень ТТГ и свободного Т4 находился в пределах нормальных показателей. Средний уровень ТТГ составил 1,2±0,04 мкМЕ/мл, свободного Т4 – 19,2±0,4 пмоль/л.
В 6,1% случаев отмечался повышенный уровень ТТГ при уровне свободного Т4, находящегося в пределах нормы. Средний показатель уровня ТТГ у женщин данной группы составил 4,9±0,08 мкМЕ/мл., уровень свободного Т4 – 16,7±0,07 пмоль/л. Данной группе женщин был назначен л-тироксин в дозе, позволяющей поддерживать рекомендованный уровень ТТГ в пределах 3 мкМЕ/мл.
В последующем у женщин, получающих заместительную терапию л-тироксином, отклонение в течение беременности, родов не отмечалось.
Для полноценной физиологической адаптации щитовидной железы в период беременности, в связи с развивающимся йоддефицитным состоянием с профилактической целью всем женщинам был назначен йодид калия в дозе 200-250 мкг в сутки.
Выводы:
- Беременность является провоцирующим фактором развития изменений функции щитовидной железы. В 39,6% случаев в первом триместре развивается преходящий гестационный тиреотоксикоз.
- Во втором триместре беременности у женщин, имеющих в первом триместре преходящий гестационный тиреотоксикоз, функция щитовидной железы нормализуется.
- Сочетание гипотиреоза и беременности наблюдается сравнительно редко. При обследовании беременных женщин по данным МБУЗ КДЦ гипотиреоз выявлен в 12% случаев среди беременных женщин.
Литература:
1. Дедов И.И. Мельниченко Г.А., Пронин В.С. и др. Клиника и диагностики эндокринных нарушений: Учебно-методическое пособие. — М., 2005.
2. Дедов И.И., Мельниченко Г.А., Андреева В.Н. и др. Рациональная фармакотерапия заболеваний эндокринной системы и нарушений обмена веществ: Руководство для практикующих врачей / Под общ. ред. И.И. Дедова, Г.А. Мельниченко. — М.: Литера, 2006.
3. Свиридов Н.Ю. Вопросы терапии гипотиреоза//Русский медицинский журнал – 2012 — № 13 – с. 633 – 637.
4. Helen E.Turner, John A.H.Wass. Oxford Handbook of Endocrinology and Diabetes. Second Edition. Oxford, University Press — 2009 — P.1-83.
5. Nohr S.B., Laurberg P. Opposite variations in maternal and neonatal thyroid function induced by iodine supplementation during pregnancy // J. Clin. Endocrinol. Metab. — 2000 — Vol. 85 — P. 623 — 627.
Таблица 1
Значения уровня гормонов щитовидной железы у беременных женщин в первом триместре (n=414)
ТТГ ˂ 0,2 мкМЕ/мл | ТТГ 04-4 мкМЕ/мл | ТТГ ˃ 4 мкМЕ/мл | Т4 св. 10-23,2пмоль/л | Т4св. ˃23,2пмоль/л | Т4 св. ˂ 10 пмоль/л | ||||||
Абс. | % | Абс. | % | Абс. | % | Абс. | % | Абс. | % | Абс. | % |
164 | 39,6 | 189 | 45,6 | 49 | 12 | 189 | 45,6 | 164 | 39,6 | 12 | 2,8 |
Таблица 2
Структура изменений уровня гормонов щитовидной железы у беременных женщин, ставших на учет в первом триместре (n=414)
Показатели | Количество беременных женщин | |
Абс. | % | |
ТТГ 04-4 мкМЕ/мл+ Т4 св. 10-23,2пмоль/л | 189 | 45,6 |
ТТГ ˂ 0,2 мкМЕ/мл + Т4св. ˃23,2пмоль/л | 164 | 39,6 |
ТТГ ˃ 4 мкМЕ/мл+ Т4 св. 10-23,2пмоль/л | 49 | 12 |
Т4 св. ˂ 10 пмоль/л | 12 | 2,8 |
Таблица 3
Структура изменений уровня гормонов щитовидной железы у беременных женщин, ставших на учет во втором триместре (n=98)
Показатели | Количество беременных женщин | |
Абс. | % | |
ТТГ 04-4 мкМЕ/мл+ Т4 св. 10-23,2пмоль/л | 92 | 93,9 |
ТТГ ˃ 4 мкМЕ/мл+ Т4 св. 10-23,2пмоль/л | 6 | 6,1 |
не растет прогестерон
слежу за топом уже который день — автор ну вы странная женщина. то, что у вас там происходит, знает только бог (или никто другими словами). все анализы и исследования, которые вам делают, могут ситуацию показать только ориентировочно. естественно точного решения, что в вашей ситуации необходимо и достаточно делать — не скажет НИКТО. в любом случае возможно только попустительское отношение или перестраховочное. в обоих случаях свои риски, всем известно — какие. сколько бы не ходили к врачам и сколько бы мнений не выслушивали — ни одно не попадет в вашу ситуацию точно как паззл. смысл ходить??далее. наша медицина по данному вопросу перестраховывается, это правда. но это не значит, что это категорически неправильный подход. это вообще вопрос национальной политики, и только. в современной россии борются за рождаемость всеми возможными способами — это всем известно. в том числе на уровне предотвращения выкидышей. такая политика действует на государственном уровне, и как известно — голые цифры рулят, о вашем конкретном здоровье конечно мало кто думает. НО! вы думаете, что западная система как-то намного более четко работает?? нефига. там другая заморочка. медицина страховая. а страховой компании не улыбается бороться за вашу слабую беременность. потому что это будет стоить страховой компании больших денег. улавливаете суть?? у них по протоколу нельзя с вами ничего делать до 12 недель, пока у вас не будет стоять диагноз привычное невынашивание. а это минимум две попытки, а то и больше. там никто не будет просто так делать анализ на прогик, на гемостазы, на прочие гормоны, на всякие синдромы, и даже банальное узи. но не потому что, они умнее. а просто потому, что им это НЕ НАДО. и им, пофиг, что мамочкам это надо. вот так всё просто. поэтому будтье намного аккуратнее, ссылаясь на западный опыт.
и опять же существует только один-единственный подход. насколько вам важна именно эта беременность. если важна на сто процентов — то вы бы тут не сидели и не причитали «а он чё? — а она чё?», а уже давно бы пили прогик. если вы хотите максимально естественного процесса не смотря на возможно негативный результат, что ессно также имеет право на существование, — то опять же чО тут сидеть? ждите мазни. высокий шанс, что всё обойдется или вообще или вы вовремя успеете принять меры.
и последнее. смысл только в том, что вы — непуганая. у вас не было неудач. и у вас поэтому очень оптимистичный взгляд на беременность. если бы у вас была неудача в прошлом, вы бы даже вопросом таким не задавались. ну вы имеете право на свою ошибку, с шансом, что это не ошибка, а правильное направление действий. я тоже в первую беременность непуганая была. решила для себя, что будь как будет. было плохо. и хоть причина — случайность, а совсем не состояние моего здоровья и всех его показателей, во второй раз я уже буду ПЕРЕстраховываться, ага. сознательно. только по одной причине — что мне второго такого раза не нужно. следующая беременность мне нужна на СТО процентов. а мне уже все равно, насколько это будет «неестественно»
Прогестерон при беременности: норма по неделям
Прогестерон (от лат. pro – перед и англ. gesta(tion) – беременность) – стероидный гормон группы прогестагенов (прогестинов), отвечающий за нормальную работу репродуктивной системы. У женщин прогестерон вырабатывается яичниками и корой надпочечников, а во время беременности – плацентой.
При наступлении беременности количество прогестерона в крови возрастает
Основное количество прогестерона у небеременных женщин продуцируется желтым телом (corpus luteum) – временной эндокринной железой, образующейся после овуляции в разрушенном фолликуле и регрессирующей в течение 14 дней после образования. Синтезируется гормон в два этапа, начиная с холестерола. Контролируют процесс синтеза лютеинизирующий и фолликулостимулирующий гормоны гипофиза. При беременности выработка стимулируется хорионическим гонадотропином человека (ХГЧ).
Повышение прогестерона при наступлении беременности физиологично, но если его концентрация в крови выходит за верхнюю границу нормы, необходимо обратиться к врачу и выяснить причину такого состояния.
У женщин концентрация прогестерона колеблется в зависимости от фазы менструального цикла, а также беременности и ее срока. На уровень гормона влияет процесс развития и регрессии желтого тела. Минимальное количество прогестерона наблюдается в фолликулярной фазе, повышение происходит в день перед овуляцией и остается неизменным в течение лютеиновой фазы. Затем цикл повторяется, наступает фолликулярная фаза, уровень прогестерона снижается. Если происходит зачатие, желтое тело продолжает вырабатывать прогестерон до 16-й недели, после чего эту роль на себя берет плацента. Плацентарная секреция прогестерона пропорциональна весу плаценты. Рост плаценты приводит к возрастанию прогестерона, его уровень повышается с каждой неделей беременности.
Функции прогестерона
Большинство функций прогестерона у небеременных женщин направлено на подготовку женского организма к предстоящей беременности, росту плода и родам, поэтому прогестерон часто называют гормоном беременности.
В женском организме прогестерон оказывает следующее действие:
- изменяет состояние эндометрия, выстилающего матку – осуществляет трансформацию слизистой оболочки в ткань, богатую железами, делая слой эндометрия матки пригодным для имплантации оплодотворенной яйцеклетки;
- отвечает за то, чтобы эпителий матки не отторгался в течение беременности;
- влияет на увеличение матки в объеме, чтобы она смогла вместить развивающийся плод;
- защищает от преждевременных родов, связанных с излишней активностью матки – расслабляет ее гладкую мускулатуру, снижает чувствительность к физиологическим стимуляторам сокращения, уменьшая частоту и интенсивность сокращений матки;
- обеспечивает увеличение слоя слизистой оболочки, выстилающей фаллопиевы трубы;
- стимулирует развитие молочных желез, вызывая их нагрубание и подготавливая к лактации, стимулирует пролиферацию секреторных альвеол;
- блокирует иммунные реакции для предотвращения отторжения оплодотворенной яйцеклетки;
- влияет на обмен веществ и артериальное давление;
- поддерживает на необходимом уровне вязкость крови и количество глюкозы.
Отслеживание прогестерона при беременности особенно важно, так как любые его отклонения от нормы могут приводить к серьезным последствиям.
Анализ на прогестерон
Как повышенный, так и пониженный прогестерон может свидетельствовать о патологиях половой системы, а также об отклонениях в роботе почек и надпочечников, что негативно сказывается на возможности зачатия или на течении беременности.
Существуют следующие показания для анализа на прогестерон:
- нарушение выработки стероидных гормонов;
- нарушение активности желтого тела;
- аменорея – отсутствие менструаций у небеременных женщин репродуктивного возраста;
- подозрение на внематочную беременность [в этом случае уровень гормона будет выше нормы, но ниже, чем при нормальной беременности (от 30 нг/мл на ранних сроках)];
- необходимость определения овуляции при планировании беременности;
- оценка недостаточности лютеиновой фазы при диагностике бесплодия;
- опухоли надпочечников;
- киста или опухоль яичника, обнаруженные на УЗИ;
- оценка эффективности лечения препаратами прогестерона;
- нарушение полового созревания.
Отслеживание прогестерона при беременности особенно важно, так как любые его отклонения от нормы могут приводить к серьезным последствиям. Именно поэтому беременным требуется исследование содержания прогестерона в крови не только при подозрении на отклонения, но и при нормальном течении беременности. В обязательном порядке анализ на прогестерон у беременных проводится в следующих случаях:
- угроза прерывания беременности;
- необходимость контроля состояния плаценты.
Для анализа проводится забор крови из вены.
При проведении ЭКО прогестерон повышают до нужного уровня с помощью гормональной поддержки.
Чтобы сдать анализ на прогестерон, необходимо придерживаться определенных правил.
- За 8 часов до забора крови ограничить прием пищи, жирные, жареные блюда исключить из рациона за 2-3 дня.
- Перед забором крови нельзя пить чай, кофе и другие напитки, однако чистая вода не только разрешается, но и необходима в большом количестве.
- За сутки до сдачи анализа исключить физические нагрузки и стрессы.
- Составить полный список всех принимаемых лекарственных средств, так как среди них может быть лекарство, влияющее на результат анализа. Эти препараты будут отмечены в бланке направления в лабораторию.
Норма прогестерона при беременности по неделям
Уровень прогестерона зависит от многих факторов. Во время беременности он увеличивается с каждой неделей, поэтому используют таблицу нормы прогестерона при беременности по неделям.
Итак, норма прогестерона при беременности на ранних сроках составляет:
|
Недели гестации |
Количество прогестерона, нмоль/л |
|
1–2 |
38,15–52,8 |
|
3–4 |
52,34–59,1 |
|
5–6 неделя |
59,1–69 |
|
7 неделя |
64,8–71,12 |
|
8–10 |
73,1–88,1 |
|
11–12 неделя |
92,1–110 |
|
13–14 |
96–127,2 |
Во втором триместре норма прогестерона у беременных стремительно растет и к шестому месяцу беременности увеличивается в несколько раз:
|
Недели гестации |
Количество прогестерона, нмоль/л |
|
15–16 |
124–177 |
|
17–18 |
111–189 |
|
19–20 |
121,7–187,8 |
|
21–22 |
140,5–220 |
|
23–24 |
188,9–247,1 |
|
25–26 |
197,2–277,8 |
В третьем триместре беременности норма прогестерона по неделям составляет:
|
Недели гестации |
Количество прогестерона, нмоль/л |
|
27–28 |
251,2–340,9 |
|
29–30 |
270,2–326 |
|
31–32 |
323,1–402,8 |
|
33–34 |
336,3–381,4 |
|
35–36 |
321,7–433,1 |
|
37–38 |
356,1–468,1 |
|
39–40 |
421–546 |
Непосредственно перед родами уровень прогестерона резко падает и в дальнейшем остается на низком уровне.
Плацентарная секреция прогестерона пропорциональна весу плаценты. Рост плаценты приводит к возрастанию прогестерона, его уровень повышается с каждой неделей беременности.
Отклонение прогестерона от нормы
Отклонения от нормы прогестерона при беременности может свидетельствовать о тяжелых нарушениях. Если прогестерон в 1 триместре понижен, это указывает на аномальное течение беременности. Значительная нехватка прогестерона в этом периоде (16 нмоль/л и ниже) говорит о том, что беременность нежизнеспособна.
Низкий уровень прогестерона при беременности всегда сопряжен с риском выкидыша, поэтому при низком прогестероне в крови важна своевременная гормонозаместительная терапия. Причины понижения:
- хроническая усталость;
- чрезмерные физические нагрузки;
- низкий вес;
- хронические воспалительные заболевания женских половых органов;
- плацентарная недостаточность;
- задержка внутриутробного развития плода;
- истинное перенашивание беременности (удлинение беременности на 10–14 дней и более после предполагаемого срока родов).
Также понижать результат анализа может прием некоторых лекарственных средств, среди которых антибиотики (Ампициллин), обезболивающие средства (Кетанов), эстрогены, а также Динопрост и оральные контрацептивы.
При низком прогестероне у беременных проводят гормонозаместительную терапию
Пониженный уровень прогестерона имеет следующие проявления:
- головные боли;
- лабильность настроения, частые перемены эмоционального состояния;
- повышенная утомляемость, усталость даже после сна;
- набор веса;
- набухание молочных желез;
- выпадение волос.
Среди факторов, которые могут приводить к высокому уровню прогестерона у беременных и небеременных женщин:
- плацентарная недостаточность;
- патологии выводящей системы, при которых почки не выводят избыток гормона;
- удлинение лютеиновой фазы менструального цикла;
- киста желтого тела;
- опухоли половой системы и надпочечников;
- маточные кровотечения;
- прием лекарственных средств, имеющих антиэстрогенное действие (Кломифен, Постинор).
Большинство функций прогестерона у небеременных женщин направлено на подготовку женского организма к предстоящей беременности, росту плода и родам, поэтому прогестерон часто называют гормоном беременности.
Повышение прогестерона при наступлении беременности физиологично, но если его концентрация в крови выходит за верхнюю границу нормы, необходимо обратиться к врачу и выяснить причину такого состояния.
Переизбыток прогестерона может проявлять себя следующими симптомами:
- головные боли;
- хроническая усталость;
- нарушения зрения;
- дерматологические проблемы;
- повышенный аппетит;
- межменструальные кровотечения.
ЭКО и прогестерон
При проведении ЭКО прогестерон повышают до нужного уровня с помощью гормональной поддержки. Гормональная терапия поможет эндометрию нарасти до необходимого уровня, позволит обеспечить полноценную имплантацию, окажет стимулирующее воздействие на желтое тело.
Препараты, компенсирующие дефицит прогестерона в организме, используют с момента переноса эмбриона и до двенадцатой недели с момента подтверждения оплодотворения. Для этого проводят обследование, которое покажет, прижился ли эмбрион. Если уровень прогестерона повышен, делают вывод о том, что беременность состоялась. В связи с угрозой прерывания беременности продолжают принимать прогестерон до того момента формирования плаценты, когда она сможет самостоятельно сохранить плод. Особенную опасность представляют дни предполагаемой менструации, так как в это время может происходить резкое снижение уровня прогестерона с последующим отторжением эндометрия.
Гестационные нормативные значения и детерминанты сывороточного прогестерона в течение первого триместра беременности
Мы провели кросс-секционное исследование для определения гестационных возрастных нормативных значений и детерминант сывороточного прогестерона в течение первого триместра жизнеспособной группы низкого риска. беременность. Насколько нам известно, это одно из первых исследований по определению нормативных значений сывороточного прогестерона на еженедельной основе в первом триместре, который является наиболее критическим этапом беременности.Установив референсный диапазон, клиницисты смогут лучше выявлять женщин, у которых уровень прогестерона в сыворотке крови отклоняется от нормального диапазона, и соотносить его с клиническими исходами в будущих популяционных исследованиях. Если отклонение от нормы прогестерона в сыворотке, зависящее от гестационного возраста, коррелирует с патологическими исходами, это позволит использовать более персонализированную медицину с более тщательным мониторингом и медицинским вмешательством для этой группы женщин.
Хотя известно, что сывороточный прогестерон демонстрирует общую тенденцию к увеличению во время беременности, мы показали, что он также следует интересной траектории временного снижения между 6 и 8 неделями гестации со значительно более низкими уровнями, наблюдаемыми на 7 неделе.Это снижение соответствует периоду лютеино-плацентарного сдвига. Прогестерон секретируется желтым телом, которое длится только 14 дней, если беременность не наступила. На ранних сроках беременности бета-хорионический гонадотропин человека (β-ХГЧ), секретируемый синцитиотрофобластами, поддерживает желтое тело, позволяя ему вырабатывать прогестерон до тех пор, пока плацента не возьмет на себя его функцию на 7–9 неделе беременности. Более ранние исследования определяли этот период лютеино-плацентарного сдвига, демонстрируя, что лютеэктомия, выполненная до 7 недели, привела к немедленному снижению прогестерона с возможным абортом, тогда как лютеэктомия после 9 недели привела к выживаемости беременности 9,10 .Кроме того, наши данные дополняют исследования Yoshimi и Jarvela , в которых была описана аналогичная траектория прогестерона, хотя и в небольшой группе из 9 и 20 женщин, соответственно 11,12 .
Дефицит лютеиновой фазы (ДФЛ) — это состояние недостаточного прогестерона для поддержания нормального секреторного эндометрия и обеспечения нормальной имплантации и роста эмбриона 16 . Это одна из многих этиологий, связанных с невынашиванием беременности на ранних сроках.Для LPD были предложены два механизма. Первая и, вероятно, более частая причина связана с нарушением функции желтого тела, что приводит к недостаточной секреции прогестерона и эстрадиола. Это нарушение функции может быть результатом неправильного развития доминантного фолликула, которому суждено стать желтым телом, или аберрантной стимуляции нормально развитого фолликула, что приводит к недостаточной выработке прогестерона. Второй механизм предполагает неспособность эндометрия должным образом реагировать на соответствующее воздействие эстрадиола и прогестерона.В нашем исследовании стоит подчеркнуть, что даже несмотря на временное снижение уровня прогестерона в сыворотке крови, это не привело к неблагоприятным исходам беременности, таким как выкидыш на 16 неделе беременности. Наше исследование выявило физиологическое снижение уровня прогестерона в сыворотке между 6 и 8 неделями в нормальной группе низкого риска. Необходима дальнейшая работа по исследованию патологических изменений сывороточного прогестерона в этот критический период, чтобы позволить клиницистам лучше охарактеризовать ДПД, что ранее было невозможно без нормального референсного диапазона.
Мы определили четыре важных предиктора сывороточного прогестерона в первом триместре жизнеспособной беременности — возраст матери, ИМТ, гестационный возраст и число детей. Было обнаружено, что ИМТ матери обратно коррелирует с сывороточным прогестероном, и это согласуется со многими предыдущими исследованиями. Это может быть связано с ранними биохимическими изменениями, связанными с ожирением, которые приводят к снижению уровня прогестерона 17 . У женщин с ожирением наблюдалось снижение амплитуды пульсирующего лютеинизирующего гормона и метаболитов прогестерона в моче по сравнению с женщинами с нормальной массой тела 18 .Также было показано, что адипоцитокины отрицательно влияют на функцию желтого тела 19 . Более того, поскольку прогестерон является жирорастворимым гормоном, это означает более высокий объем распределения, что приводит к более низким уровням циркулирующего прогестерона в сыворотке крови.
Доказательства паритета и его связи с сывороточным прогестероном были противоречивыми, при этом большинство исследований не показывали значительных различий в сывороточных уровнях прогестерона между первой и последующей беременностями 20 .Мы обнаружили, что у женщин, у которых ранее была хотя бы одна доношенная беременность, уровень прогестерона в сыворотке был ниже, чем у первородящих (средняя разница в сыворотке прогестерона составила 5,4 ± 2,2 нмоль / л, p = 0,011). Это согласуется с исследованиями, изучающими долгосрочное влияние первой беременности на гормональную среду. В этих исследованиях было обнаружено, что гормоны, связанные с беременностью, такие как β-ХГЧ 21,22,23 и эстрадиол 24 , уменьшаются при беременностях после рождения первого ребенка.Снижение уровня β-ХГЧ, в свою очередь, приводит к снижению уровня прогестерона в сыворотке, поскольку β-ХГЧ участвует в поддержании желтого тела и выработке прогестерона до того, как плацента возьмет верх. Механизм, лежащий в основе этого снижения некоторых гормонов, связанных с беременностью, все еще в значительной степени неизвестен. Предполагается, что предшествующие доношенные беременности могут вызывать изменения в гормональной среде женщины, такие как измененный метаболизм материнских гормонов, повышенные уровни связывающих белков, приводящие к снижению биодоступности гормонов и модуляции экспрессии рецепторов гормонов 21 .В будущих исследованиях может быть предпринята попытка углубить эту концепцию гормональных изменений после предшествующей беременности, с возможными последствиями для гормонального фона в критическом периоде первого триместра.
В рамках нашей вторичной цели мы сравнили женщин с продолжающейся беременностью с женщинами, у которых произошел выкидыш на сроке 16 недель или ранее. Уровни прогестерона в сыворотке у женщин, у которых произошел выкидыш, были значительно ниже, чем у женщин, имевших жизнеспособную беременность, что подчеркивает важную роль прогестерона в поддержании беременности на ранних сроках, как показано в предшествующей литературе и в нашем предыдущем исследовании 2 .
Основным преимуществом нашего исследования является то, что это одно из первых и крупнейших популяционных исследований для определения нормативного диапазона прогестерона в сыворотке крови с учетом возраста гестации в течение первого триместра жизнеспособной беременности с низким уровнем риска, который является наиболее важным этапом. беременности. Кроме того, мы смогли построить траекторию сывороточного прогестерона в первом триместре в этой группе. Основное ограничение заключается в том, что сывороточные уровни прогестерона у женщин измерялись при поступлении на протяжении всей беременности с присущей биологической вариабельностью от женщины к женщине, а не путем серийного исследования сывороточного прогестерона у одной и той же женщины каждую неделю.Однако принятие последнего дизайна исследования потребовало бы, чтобы участники исследования возвращались для еженедельного наблюдения и сдавали анализы крови при каждом посещении, что, вероятно, снизит соблюдение режима лечения и увеличит процент выбывания. В нашем исследовании мы не продемонстрировали связи между расой и уровнем прогестерона. Это может быть ограничено исследуемой популяцией, где около половины (48,8%) составляют китайцы, в то время как малайцы, индейцы и другие расы составляют меньшинство (таблица 1), что может снизить обобщаемость результатов этих исследований, учитывая, что гормональный фон показано, что на него влияет раса 25 .Это вызывает необходимость в многоэтнических исследованиях, позволяющих индивидуализировать нормативные значения прогестерона в сыворотке для конкретных групп пациентов.
Использование прогестагенов на ранних сроках беременности
Факты Просмотры Vis Obgyn. 2013; 5 (1): 66–71.
Отделение матери и ребенка, Отделение акушерства, Университет Модены и Реджио-Эмилия, Италия
Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение в любых средний при условии правильного цитирования оригинала.
Эта статья цитируется в других статьях в PMC.Abstract
Термин «прогестагены» охватывает группу молекул, включая естественные женские половые гормоны прогестерон и 17-гидрокси прогестерон, а также несколько синтетических форм, все из которых обладают способностью связывать рецепторы прогестерона.
В нескольких исследованиях использовался прогестерон и родственные ему стероиды в попытке предотвратить самопроизвольный выкидыш и лечить повторный выкидыш.
Настоящая статья представляет собой всесторонний обзор литературы о влиянии прогестагенов на ранних сроках беременности.Мы смотрели только на результаты рандомизированных контролируемых исследований. Мы нашли и проанализировали 15 исследований по предотвращению повторного выкидыша и 2 исследования по лечению выкидыша. Результаты показали, что нет никаких доказательств в пользу рутинного использования прогестагенов для лечения угрозы выкидыша.
Ключевые слова: Выкидыш, прогестагены, прогестерон, 17 α OH прогестерон, 17 α OH прогестерона капроат, повторный выкидыш
Введение
Прогестерон () — стероидный гормон, который играет решающую роль на каждом этапе беременности человека.
Прогестерон и прогестагены
На ранних сроках беременности прогестерон вырабатывается желтым телом, продолжительность которого оценивается в 12 ± 2 дня. Этот орган является основополагающим для поддержания беременности до тех пор, пока плацента (синцитиотрофобласт) не возьмет на себя свою функцию на 7-9 неделе беременности, сразу после того, как экспрессия основных антигенов комплекса гистосовместимости подавлена во внеэмбриональной ткани плода.
Прогестерон — важный гормон в процессе репродукции.Действительно, он вызывает секреторные изменения в слизистой оболочке матки и необходим для успешной имплантации эмбриона. Кроме того, прогестерон модулирует иммунный ответ матери, предотвращая отторжение эмбриона, усиливает покой матки и подавляет сокращения матки. Таким образом, теоретически возможно, что добавление фосфора может снизить риск выкидыша у женщин с повторными выкидышами в анамнезе. В нескольких исследованиях использовался прогестерон и родственные ему стероиды (прогестагены) в попытке предотвратить самопроизвольный выкидыш и увеличить частоту имплантации эмбрионов в программах вспомогательной репродукции.Термин «прогестагены» охватывает группу молекул, включающую как естественные женские половые гормоны прогестерон, так и 17-гидрокси прогестерон (17P), а также несколько синтетических форм, все из которых обладают способностью связывать рецепторы прогестерона.
Хотя фармакокинетика и фармакодинамические характеристики прогестагенов были изучены, их использование при беременности у человека остается спорным, т.е. способ введения. Действительно, прогестагены можно вводить тремя путями: перорально, вагинально или внутримышечно.Пероральный прием гарантирует оптимальное соблюдение пациентом режима лечения, но имеет много недостатков; этот путь также приводит к побочным эффектам, таким как тошнота, головная боль и сонливость. Вагинальный путь приводит к более высоким концентрациям в матке, но не достигает высоких и постоянных уровней в крови. Лекарство, вводимое внутримышечно, иногда вызывает несептические абсцессы, хотя это единственный путь, который обеспечивает оптимальный уровень в крови (Whitehead et al., 1990; Szabo and Szilagyi, 1996; Cunningham, 2001; Di Renzo et al., 2005; Christian et al., 2007). В нескольких отчетах высказывалась гипотеза о связи между внутриутробным воздействием прогестагенов в первом триместре беременности и генитальными аномалиями у плодов мужского и женского пола. Это было связано с возможной активацией рецептора андрогенов, управляемой фармакологическими дозами этих стероидов. Однако о безопасности прогестагенов для беременных сообщалось в различных исследованиях. Безопасность новорожденных была оценена только в одном исследовании, в котором матери получали 17 прогестерон.При последующем наблюдении не сообщалось о влиянии на общее состояние здоровья, внешние половые органы и психомоторное развитие. Из-за нехватки данных в текущих испытаниях рекомендуется включать последующее наблюдение за новорожденными в их дизайн (Mosby, 2001).
Целью данной статьи является предоставление всестороннего обзора литературы о влиянии прогестагенов на ранних сроках беременности. Мы описываем эффекты прогестагенов для предотвращения повторных выкидышей и управления угрозой выкидыша.
Выкидыш определяется как невынашивание беременности до 23 недель беременности, основанное на первом дне последней менструации. Выкидыш связан со значительными физическими и психологическими заболеваниями, особенно в развивающихся странах (Всемирная организация здравоохранения, 1992). Кровоизлияние в базальную децидуальную оболочку и некротические изменения в тканях, прилегающих к кровотечению, обычно сопровождают аборт; яйцеклетка отслаивается и стимулирует сокращения матки, которые приводят к изгнанию (Cunningham, 2001).
Рецидивирующий выкидыш определяется как 3 или более последовательных эпизода самопроизвольных выкидышей от одного и того же биологического отца (Всемирная организация здравоохранения, 1992). Более чем в половине случаев тщательное расследование вовлеченных женщин не позволяет установить узнаваемую причину. Дефекты лютеиновой фазы, нарушения иммунотолерантности, хромосомные аномалии и эндокринные нарушения являются наиболее частыми распознаваемыми причинами. Принимая независимый риск выкидыша равным 15%, вторая потеря может быть рассчитана на 2-3%, в то время как третья потеря ожидается через 0.34% женщин.
Более 80% выкидышей происходит до 12-й недели, и после этого частота выкидышей быстро снижается. Это частое осложнение беременности, встречающееся в 15–20% всех клинически признанных беременностей, при этом от 1% до 2% пар страдают от повторной ранней потери. Однако считается, что истинная частота ранних самопроизвольных выкидышей может быть намного выше. Действительно, после внедрения методов вспомогательной репродукции мы можем определять биохимические беременности и, следовательно, делать вывод о том, что частота ранних самопроизвольных выкидышей в первом триместре выше, чем ожидалось (Everett, 1997).
Хромосомные аномалии вызывают по крайней мере половину этих ранних выкидышей. Риск возрастает с увеличением числа детей и в крайнем возрасте матери (> 34 лет и <20 лет). Другие факторы риска выкидыша включают материнские инфекции (такие как вагинит, инфекции мочевыводящих путей), эндокринные нарушения (сахарный диабет, гипотиреоз, аденома гипофиза), недостаточное производство прогестерона желтым телом (короткая и / или аномальная лютеиновая фаза), поликистоз яичников. синдром, употребление наркотиков, факторы окружающей среды, аутоиммунные нарушения у матери (такие как антитела к фосфолипидам), предыдущая история двух или более выкидышей и приобретенных или унаследованных пороков развития матки (Szabo and Szilagyi, 1996).Несмотря на все вышеперечисленные признанные или предполагаемые факторы, причина выкидыша не может быть идентифицирована почти в 50% случаев. Угроза выкидыша проявляется в виде вагинального кровотечения с болью в животе или без нее, когда шейка матки закрыта и плод остается жизнеспособным в полости матки. Использование ультразвукового сканирования для лечения кровотечений на ранних сроках беременности значительно улучшило диагностику (Hemminki, 1998).
В течение последних 50 лет в нескольких исследованиях изучалось использование прогестагенов для предотвращения выкидыша.На самом деле терапевтическое значение прогестагенов еще предстоит установить. Это могло быть связано с плохим дизайном исследований, в которых оценивалась эффективность гормонов. Более того, существует множество различных этиологий, связанных с угрозой выкидыша, и неоднородность исследований не учитывалась.
Методы
Поиск литературы проводился в Кокрановской библиотеке, учитывались только рандомизированные контролируемые испытания (РКИ). Поисковые запросы были следующими: «прогестагены», «выкидыш», «повторный выкидыш».Мы провели поиск всех типов прогестагенов, их применения и потенциальных эффектов для предотвращения повторного выкидыша и лечения выкидыша, независимо от дозы, продолжительности или пути введения по сравнению с плацебо, отсутствием лечения или другого вмешательства.
Все источники информации были прочитаны и оценены одним из авторов (GD), а позже были независимо проверены другим автором (VV).
Результаты
Два недавних Кокрановских обзора (Haas and Ramsey, 2009; Wahabi et al., 2011) выбрали рандомизированные контролируемые испытания (РКИ) или квази-рандомизированные контролируемые испытания, опубликованные между 1966 и 2006 годами. Они включали все типы прогестагенов для профилактики выкидыша (Haas and Ramsey, 2009) и для лечения угрозы выкидыша (Wahabi). et al., 2011), независимо от дозы, продолжительности или пути введения и по сравнению с плацебо, без лечения или других вмешательств. Никаких дополнительных РКИ после включения в Кокрановский обзор не публиковалось.
Wahabi et al.(2011) выбрали испытания, опубликованные в 7 базах данных, и ссылки из соответствующих статей. Авторы включили только испытания, в которых введение прогестагенов начиналось до беременности и продолжалось во время беременности. Двадцать девять исследований потенциально соответствовали критериям включения, из них 15 исследований были включены после применения критериев включения. Характеристики этих РКИ описаны в.
Таблица I.
Характеристики рандомизированных контролируемых исследований, проанализированных для предотвращения повторного выкидыша (РКИ: рандомизированное контролируемое исследование, PTB: преждевременные роды).
| Авторов / год | Изученная популяция | Вмешательство | Сравнение | Измеренный результат |
| Эль Зибдех и др. 2005 | Беременные женщины (в возрасте <35 лет), у которых было не менее 3 последовательных необъяснимых абортов с одним и тем же партнером | — Дигидрогестерон | РКИ по сравнению с отсутствием лечения | Выкидыш, ПТБ, пороки развития плода |
| — Орально | ||||
| — До выкидыша или 12 недель | ||||
| — N = 180/180 | — 10 мг два раза в день | |||
| Goldzieher et al.1964 | Женщины, у которых никогда не было доношенной беременности, с двумя или более выкидышами в анамнезе или с одной или более доношенной беременностью в анамнезе с последующими как минимум 2 выкидышами подряд | — Medroxy Прогестерона ацетат | Двойной слепой , РКИ против плацебо | Выкидыш, PTB |
| — Перорально | ||||
| — Не указано | ||||
| N = 54/54 | — 10 мг в день | |||
| Klopperet al.1965 | Женщины, у которых было 2 или более выкидыша, отсутствие беременности более 28 недель, срок беременности менее 10 недель и отсутствие других очевидных причин выкидыша | — Циклопентилоноловый эфир прогестерона | Двойной слепой , РКИ против плацебо | Выкидыш |
| — Перорально | ||||
| — Не указано | ||||
| — 50 мг два раза в день | ||||
| Moller et al. 1965 | Женщины с положительным тестом на беременность. | — Medroxy Прогестерона ацетат | Двойное слепое РКИ против плацебо | Выкидыш |
| — Оральный | ||||
| N = 40/40 | — 20 мг / день в течение 3 дней, затем 10 мг / день в течение 11 дней | |||
| Moller et al. 1965 | Женщины с положительным тестом на беременность. | — Medroxy Прогестерона ацетат | Двойное слепое РКИ против плацебо | Выкидыш |
| — Оральный | ||||
| N = 63/63 | — 40 мг / день в течение 3 дней, затем 20 мг / сут. день в течение 11 дней | |||
| Moller et al.1965 | Женщины с положительным тестом на беременность. | — Medroxy Прогестерона ацетат | Двойное слепое РКИ против плацебо | Выкидыш |
| — Оральный | ||||
| N = 153/153 | — 80 мг / день в течение 3 дней, затем 40 мг / день в течение 11 дней | |||
| Levine et al. 1964 | Женщины с 3 последовательными выкидышами сроком менее 16 недель и без признаков угрозы выкидыша при текущей беременности | — 17OHPc | Двойное слепое РКИ против плацебо | Выкидыш, PTB |
| — IM | ||||
| — до выкидыша или 36-й недели | ||||
| N = 56/30 | — 500 мг еженедельно | |||
| Anderson et al.2002 | Женщины, перенесшие ЭКО или ИКСИ с положительным результатом теста на беременность 14 дней после переноса | — Прогестерон вагинально | РКИ против отсутствия лечения | Выкидыш |
| — 3 недели | ||||
| N = 303 / 303 | -200 мг 3 раза в день | |||
| Reijnders et al. 1988 | Один или несколько из следующих критериев: беременность после индукции овуляции; 2 и более предыдущих выкидыша; период бесплодия более 12 месяцев.Доказательства жизнеспособности плода на 6 неделе беременности | — 17OHPc | Двойное слепое РКИ против плацебо | Выкидыш, PTB |
| — внутримышечно | ||||
| — с 7-й по 12-ю неделю | ||||
| N = 64/64 | -500 мг / неделю | |||
| Shearman et al. 1963 | Женщины с 2 или более абортами подряд и низким или падающим уровнем прегнандиола | — 17OHPc | Двойное слепое РКИ против плацебо | Выкидыш |
| — i.м. | ||||
| N = 50/50 | — До 8-й недели 250 мг / еженедельно; затем увеличивают дозу до 500 мг до 16 недели; затем снижение доз до 250 мг в неделю до 24-й недели | |||
| Berle et al. 1980 | Женщины до 20 недель беременности с кровотечением | — 90% получали аллилестренол перорально 15-20 мг / день | Двойное слепое РКИ против плацебо | Выкидыш |
| — 10% получали 250 мг внутримышечно. 17OHPc ежедневно или каждые 2 дня | ||||
| N ° = 300/300 | — Продолжительность не указана | |||
| Tognoni et al.1980 | Женщины с угрозой выкидыша до 14 недель беременности | — Аллилестренол перорально 10 мг / сут | РКИ против плацебо | Выкидыш |
| — 25 мг 17HP внутримышечно каждые 5 дней | ||||
| № = 145/139 | — 8 недель | |||
| Gerhard et al. 1987 | Женщины с вагинальным кровотечением во время беременности и закрытым цервикальным зевом | — Прогестерон | Двойное слепое РКИ против плацебо | Выкидыш, масса тела при рождении, преждевременные роды |
| — Вагинальные свечи | ||||
| N ° = | 64/35 | — 25 мг два раза в день | ||
| Swyer & Daley 1953 | Женщины с 2 или более последовательными выкидышами до 12 недель беременности | — 6 гранул прогестерона по 25 мг, введенных в ягодичную мышцу | РКИ по сравнению с контрольной группой | Выкидыш, масса тела при рождении, PTB, мертворождение |
| N = 113/113 | ||||
| Corrado et al.2002 | Женщины, перенесшие амниоцентез в середине второго триместра | — Прогестерон внутримышечно. 200 мг / день в течение 3 дней с последующим введением 17OHPc внутримышечно 340 мг два раза в неделю | РКИ против контрольной группы | Выкидыш, масса тела при рождении, преждевременные роды |
| N = 616/584 | — Продолжительность неясна |
Haas и Ramsey (2009) выбрали РКИ или квази-рандомизированные контролируемые испытания, опубликованные в 30 журналах и трудах крупных конференций, описывающие все типы прогестагенов в лечении угрозы выкидыша.Все участники были беременными женщинами с угрозой выкидыша в анамнезе и подтвержденной жизнеспособной беременностью. Тридцать четыре исследования потенциально соответствовали критериям включения. Только 2 были включены после применения критериев включения (Gerhard et al., 1987; Palagiano et al., 2004). Характеристики этих РКИ описаны в T.
, Таблица II.
Характеристики включенных исследований по лечению выкидышей
| Авторы / год | Изученная популяция | Вмешательство | Сравнение | Измеренные результаты |
| 1987 | Женщины в первом триместре беременности с подтверждением жизнеспособности плода с помощью УЗИ | Прогестерон | Двойное слепое РКИ против плацебо | Выкидыш, вес при рождении, преждевременные роды |
| — Вагинальные свечи | ||||
| — 14 дней после остановки кровотечения | ||||
| N = 64/35. | — 25 мг два раза в день | |||
| Palagiano et al. 2004 | 50 женщин с предыдущим диагнозом неадекватной лютеиновой фазы, угрозой выкидыша и подтвержденной жизнеспособностью плода | Прогестерон | РКИ по сравнению с плацебо | Обезболивающие сокращения матки, кровопотеря |
| — Вагинальные свечи | ||||
| — 90 мг / день |
Эти два испытания соответствовали критериям включения и включали 85 участников.Из-за нехватки данных невозможно было провести анализ подгруппы для раннего и позднего выкидыша, влияния прогестагенов по типу, дозе и способу введения.
Обсуждение
Общий метаанализ, проведенный по использованию прогестагенов для лечения повторных выкидышей (Haas and Ramsey, 2009), не показал статистически значимых различий в частоте выкидышей между группами прогестагенов и плацебо (Peto OR 0,98; 95% CI. 0,78 -1,24). Анализ способа введения также не показал статистически значимой разницы между группами прогестагенов и плацебо.
Не было обнаружено доказательств благоприятного воздействия прогестагенов у женщин с повторным невынашиванием беременности по сравнению с плацебо (ОШ по Пето 1,11, 95% ДИ 0,79–1,56, P = 0,54). Четыре исследования (Shearman and Garrett, 1963; Levine, 1964; Reijnders et al., 1998; Corrado et al., 2002) сравнивали внутримышечные прогестагены с плацебо, результаты показали отсутствие различий в частоте выкидышей между двумя группами (Peto OR 0,77; 95 % ДИ 0,36–1,68, Р = 0,52). Только в одном исследовании сравнивали прогестагены, вводимые вагинально, с плацебо, а во втором — сравнивали их с отсутствием лечения.Частота повторных выкидышей была одинаковой в обеих группах (ОШ по Пето 0,74; 95% ДИ 0,40–1,35, P = 0,32).
Анализ повторного выкидыша рассматривал 4 испытания, из этих 2 испытаний (Levine, 1964; El-Zibdeh, 2005) участвовали только женщины, перенесшие три или более выкидыша, 2 других (Swyer and Daley, 1953; Goldzieher, 1964) предоставили отдельные данные об исходах беременности по количеству предыдущих выкидышей подряд. Результаты показали снижение количества выкидышей в пользу тех, кто принимал прогестагены (Peto OR 0.38; 95% ДИ от 0,20 до 0,70, P = 0,002). Однако к этому выводу следует подходить с осторожностью, поскольку их количество невелико.
Мета-анализ влияния вагинального прогестерона на выкидыш по сравнению с плацебо (Wahabi et al., 2011) показал точечную оценку, которая предполагает снижение частоты выкидышей при использовании прогестерона (отношение рисков 0,47; 95% доверительный интервал 0,17–1,30), но неопределенность в отношении результатов этого исследования связана с небольшим размером выборки.
Заключение
Основываясь на скудных данных, нет никаких доказательств, подтверждающих рутинное использование прогестагенов для лечения угрозы выкидыша.Информация о потенциальном вреде для матери или ребенка, или того и другого, при использовании прогестагенов отсутствует. Было много предположений о прогестагенах, но результаты этого метаанализа не показывают статистически значимой разницы между женщинами, получающими прогестагены для предотвращения угрозы выкидыша или выкидыша, по сравнению с плацебо, другими видами лечения или отсутствием лечения. Кроме того, срочно необходимы более крупные РКИ, изучающие потенциальный вред, а также пользу. Обнаружение значительного снижения частоты выкидышей у женщин с повторным выкидышем в анамнезе было обнаружено только в исследованиях, в которых участвовали женщины, у которых было как минимум три выкидыша.Этот результат был получен с различными типами прогестагенов и, следовательно, заслуживает дальнейшего изучения, прежде чем вводить его в клиническую практику.
Ссылки
- Андерсон Н.А., Тодорович Б., Шмидт К. и др. Прием прогестерона на ранних сроках беременности после ЭКО или ИКСИ не влияет на частоту родов: рандомизированное контролируемое исследование. Hum Reprod. 2002; 17: 357–361. [PubMed] [Google Scholar]
- Берле П., Буденц М., Михаэлис Дж. Оправдана ли гормональная терапия при неизбежном аборте? Z Geburtshilfe Perinatol.1980; 184: 353–358. [PubMed] [Google Scholar]
- Кристиан М.С., Брент Р.Л., Калда П. Сигналы эмбрионально-плодной токсичности для 17альфа-гидроксипрогестерона капроата при беременности с высоким риском: обзор неклинической литературы по токсичности для эмбриона и плода с прогестинами. J Matern Fetal Neonatal Med. 2007. 20: 89–112. [PubMed] [Google Scholar]
- Коррадо Ф, Дуго С., Канната М. и др. Рандомизированное исследование профилактики прогестероном после амниоцентеза в середине триместра. Eur J Obstet Gynecol Reprod Biol.2002; 100: 196–198. [PubMed] [Google Scholar]
- Cunningham FG. Акушерство Уильямса. Раздел IX. 21-е издание. Макгроу-Хилл: 2001. Репродуктивные успехи и неудачи. [Google Scholar]
- Di Renzo GC, Mattei A, Gojnic M, et al. Прогестерон и беременность. Текущее мнение. Obstet Gynecol. 2005; 17: 598–600. [PubMed] [Google Scholar]
- Zibdeh MY. Дж. Стероид Биохим Мол Биол. 2005; 97: 431–434. [PubMed] [Google Scholar]
- Everett C. Случай и исход кровотечения до 20-й недели беременности: проспективное исследование из общей практики.. BMJ. 1997. 315: 32–34. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Герхард И., Гвиннер Б., Круз В. и др. Биол Рес при беременности Перинатол. 1987. 8: 26–34. [PubMed] [Google Scholar]
- Goldzieher JW. Двойное слепое испытание прогестина при привычном аборте. ДЖАМА. 1964; 188: 651–654. [PubMed] [Google Scholar]
- Хаас Д.М., Рэмси П.С. Прогестоген для предотвращения выкидыша. Кокрановская база данных Syst Rev. 2009; (CD003511) [PubMed] [Google Scholar]
- Хемминки Э. Лечение выкидыша: современная практика и обоснование.Obstet Gynecol. 1998. 91: 247–253. [PubMed] [Google Scholar]
- Клоппер А., Макнотон М. Гормоны при повторных абортах. J Obstet Gynaecol Br Commonw. 1965; 72: 1022–1028. [Google Scholar]
- Левин Л. Привычный аборт. Контролируемое клиническое исследование прогестагенотерапии. West J Surg Obstet Gynecol. 1964; 72: 30–36. [PubMed] [Google Scholar]
- Моллер К., Фукс Ф. Двойное слепое контролируемое испытание 6-метил-17-ацетоксипрогестерона при угрозе прерывания беременности. J Obstet Gynaecol Br Commonw.1965; 72: 1042–1044. [Google Scholar]
- Mosby Incorporated. Медроксипрогестерона ацетат. Harcourt Health Sciences Incorporated. 2001 [Google Scholar]
- Palagiano A, Bulletti C, Pace MC, et al. Влияние вагинального прогестерона на боль и сократимость матки у пациенток с угрозой прерывания беременности до двенадцати недель беременности. Ann N Y Acad Sci. 2004; 1034: 200–210. [PubMed] [Google Scholar]
- Reijnders FJL, Thomas CMG, Doesburg WH, et al. Эндокринные эффекты 17-альфа-гидроксипрогестерона капроата на ранних сроках беременности: двойное слепое клиническое испытание.Br J Obstet Gynaecol. 1988; 95 [PubMed] [Google Scholar]
- Shearman R, Garrett W. Двойное слепое исследование влияния 17-гидроксипрогестерона капроата на частоту абортов. BMJ. 1963; 1: 292–295. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Swyer GIM, Daley D. Имплантация прогестерона при привычном аборте. BMJ. 1953; 1: 1073–1086. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Szabo I., Szilagyi A. Управление угрозой прерывания беременности. Ранняя беременность. 1996; 2: 233–240. [PubMed] [Google Scholar]
- Tognoni G, Ferrario L, Inzalaco M.Прогестагены при угрозе прерывания беременности. Ланцет. 1980; 2: 1242–1243. [PubMed] [Google Scholar]
- Wahabi HA, Abed Althagafi NF, Elawad M, Al Zeidan RA. Прогестоген для лечения угрозы выкидыша. Кокрановская база данных Syst Rev.2011; (CD005943) [PubMed] [Google Scholar]
- Whitehead MI, Hillard TC, Crook D. Роль и использование прогестагенов. 1990; 75: 59С – 76С. [PubMed] [Google Scholar]
- Всемирная организация здравоохранения. Vol. 1. Женева: 1992. Международная статистическая классификация болезней и проблем, связанных со здоровьем, 10-е издание.[Google Scholar]
Исходные уровни прогестерона в сыворотке и исход беременности в первом триместре у женщин с угрозой прерывания беременности: ретроспективное когортное исследование
Цель . Взаимосвязь между уровнем прогестерона в сыворотке крови и исходом угрожающего аборта в первом триместре беременности до сих пор остается спорной. Поэтому мы стремились продолжить изучение связи между этими двумя параметрами. Методы . Настоящее исследование представляет собой наблюдательное ретроспективное когортное исследование.В это исследование с 17 августа 2011 г. по 30 октября 2018 г. были включены 726 участниц, которым угрожали прерыванием беременности в больнице в Гуандуне, Китай. Переменной воздействия и переменной результата были сывороточный прогестерон, измеренный на исходном уровне и на исходе беременности на ранних сроках, соответственно. . Ковариаты, включенные в это исследование, включали основные демографические данные пациентов, акушерский анамнез и клиническую информацию. Результаты . Отрицательная связь и эффект насыщения были обнаружены между сывороточным прогестероном и исходом беременности в первом триместре.Когда прогестерон <90,62 нмоль / л, повышение уровня прогестерона на 1 нмоль / л было связано с 3% снижением риска выкидыша (OR: 0,97, 95% CI: 0,95–0,98). Заключение . Риск прерывания беременности был выше, когда уровень прогестерона в сыворотке был ниже 90,62 нмоль / л. Наши результаты могут помочь врачу лучше понять состояние пациентов и принять медицинские решения.
1. Введение
Угрожающий аборт определяется как вагинальное кровотечение через закрытый цервикальный зев с болью в животе или без нее в течение первых 20 недель беременности [1].Угрожающий аборт может быть одним из наиболее частых гинекологических состояний и встречается в 25% беременностей [2]. К сожалению, от 10% до 20% женщин, которым угрожает аборт, могут испытать выкидыш [2], который может вызвать депрессию, беспокойство и даже симптомы посттравматического стресса [3].
Прогестерон — половой стероид, играющий важную роль в менструальном цикле женщин и беременности [4, 5]. Он может вызвать переход эндометрия в секреторную фазу при подготовке к имплантации оплодотворенной яйцеклетки [4].Что касается иммунитета, он может регулировать баланс цитокинов и влиять на активность естественных клеток-киллеров [5, 6]. Он подавляет сокращение матки, увеличивая выработку оксида азота в слизистой оболочке матки [7, 8]. Кроме того, прогестерон может снижать индекс пульсации спиральных артерий и индекс сопротивления; таким образом, он может увеличивать маточно-плацентарное кровообращение [9].
Несколько исследований показали, что низкий уровень прогестерона в сыворотке крови был связан с абортом [10–14]. Следовательно, добавки экзогенного прогестерона часто использовались для лечения угрозы прерывания беременности, особенно в Китае [15].Однако эффективность прогестерона спорна [16–19], а применимые стандарты все еще не ясны [15, 16]. В этом исследовании мы стремимся дополнительно проанализировать взаимосвязь между сывороточным прогестероном и исходом беременности в первом триместре.
2. Материалы и методы
2.1. Участники исследования
Это исследование представляет собой ретроспективное когортное исследование, проведенное в Первой дочерней больнице Гуанчжоуского университета китайской медицины. Клиническая информация о женщинах с угрозой прерывания беременности из системы электронных медицинских карт больницы собиралась с 17 августа 2011 года по 30 октября 2018 года.Расчет размера выборки не производился. Для удобства размер выборки данного исследования был основан на предыдущих аналогичных исследованиях [20–24]. Первоначально в исследование были включены 1848 пациенток с угрозой прерывания беременности. После скрининга 726 случаев были доступны для анализа данных (подробности см. На Рисунке 1).
Критериями включения были внутриутробная беременность с вагинальным кровотечением, связанным с беременностью [1], на сроке от 4 до 12 недель гестации. Для всех пациенток гестационный возраст рассчитывали от даты последней менструации.
Критерии исключения были следующими: (1) У пациенток развилось вагинальное кровотечение по другим причинам, а не из-за угрозы прерывания беременности. (2) Пациенты, которые были беременны с помощью вспомогательных репродуктивных технологий. (3) Пациентам был поставлен диагноз замершая беременность или неизбежный выкидыш при поступлении. (4) В конечном итоге у пациенток была диагностирована внематочная беременность. (5) Пациенты без исходного УЗИ. (6) Пациенты, принимавшие прогестерон до включения в исследование.
2.2. Переменная экспозиции
Первое измерение сывороточного прогестерона проводилось на второй день после поступления. Врачи определили время следующего измерения гормона в зависимости от состояния пациента, обычно между 3 и 7 днями после первого измерения.
2.3. Переменная результата
Нашим основным результатом был самопроизвольный выкидыш в первом триместре, включая неизбежный аборт, неполный аборт, полный аборт и замершую беременность. Диагноз выкидыш был поставлен врачом; они должны быть основаны на симптомах, признаках пациента, сыворотке β -HCG, сывороточном прогестероне и ультразвуковом исследовании.Контрольная консультация по телефону была произведена на 13 неделе беременности.
2.4. Ковариаты
Выбор ковариат в этом исследовании был в основном основан на предыдущих исследованиях, в которых изучалась взаимосвязь между прогестероном и исходом беременности [10–14, 17–22]. Следовательно, основные демографические данные пациентов (возраст, рост, вес, история курения, история употребления алкоголя и семейное положение), акушерский анамнез (время беременности, родов и абортов) и клиническая информация (гестационная неделя, прогестерон, β — ХГЧ, история болезни и использование прогестерона) были собраны.Мы собрали основные демографические данные пациентов, акушерский анамнез и частичную клиническую информацию на момент включения в исследование. Первое измерение сывороточного β -HCG было на второй день после поступления, а интервал измерения составлял 3-7 дней. Преобразование Log10 β -HCG использовали для уменьшения асимметрии распределения данных. Мы получили информацию о лекарствах из медицинских записей.
2,5. Лечение
Препараты прогестагена, используемые в нашей больнице, включали таблетки дидрогестерона, инъекции прогестерона и капсулы с прогестероном.Тип и доза прогестагена были выбраны на основе симптомов пациента, дополнительных обследований и истории болезни в соответствии с консенсусом по добавкам лютеиновой поддержки и прогестерона Китайской медицинской ассоциации отделения репродуктивной медицины [15].
2.6. Статистические методы
Категориальные переменные были показаны в виде частоты или процента. Непрерывные переменные выражались в (SD), когда они имели нормальное распределение. Непрерывные переменные были выражены в медиане с квартилем, когда они имели асимметричное распределение.Чтобы выяснить, коррелировали ли исходные уровни прогестерона в сыворотке с исходом беременности в первом триместре у женщин с угрозой прерывания беременности, наш статистический анализ включал три основных этапа.
Шаг 1 : мы использовали тест хи-квадрат (категориальные переменные), критерий Стьюдента (нормальное распределение) или тест Манна-Уитни (асимметричное распределение) для расчета разницы исходных характеристик для пациенток с разными исходами беременности в таблице 1. Сообщалось о первом измерении сывороточного прогестерона и β -ХГЧ.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ▲ Сообщалось о базальном прогестероне и β -HCG. a Мы использовали тест хи-квадрат для анализа данных истории курения, истории употребления алкоголя, визуализации эмбрионов, визуализации сердечных движений, семейного положения, диабета, системной красной волчанки, синдрома поликистозных яичников, эндометриоза, гиперпролактинемии и использования прогестерона. b Мы использовали тест Стьюдента для анализа данных о возрасте матери, ИМТ, гестационной неделе и базальном β -HCG (log10). c Мы использовали тест Манна-Уитни для анализа данных о жестах, деторождении, абортах и базальном уровне прогестерона сыворотки. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Шаг 2 : для многомерного анализа использовались бинарная логистическая регрессия и маргинальная структурная модель. В таблице 2 были построены три модели: модель 1, бинарная логистическая регрессия без скорректированных ковариат, использовала первое измерение сывороточного прогестерона; модель 2, бинарная логистическая регрессия скорректировала все коварианты, представленные в таблице 1, использовала первое измерение сывороточного прогестерона и β -HCG; и модель 3, маргинальная структурная модель скорректировала все коварианты в таблице 1, использовала серийные измерения сывороточного прогестерона и β -HCG.
| использованная модель 901 базальный прогестерон и никакие коварианты не корректировались.Полностью скорректированная модель: мы использовали базальный прогестерон с поправкой на возраст матери, ИМТ, курение, употребление алкоголя, гестационную неделю, семейное положение, базальный β -ХГЧ (log10), жесткость, паритетность, аборт, визуализацию эмбриона, визуализацию сердечного движения, медицинские история и использование прогестерона. Маргинальная структурная модель: мы использовали серийный прогестерон с поправкой на возраст матери, ИМТ, курение, употребление алкоголя, гестационную неделю, семейное положение, серийный номер β -ХГЧ (log10), жесткость, паритет, аборт, визуализация эмбриона, визуализация сердечного движения, медицинские история и использование прогестерона.||||||||||||||||||||||||||||||||||||||||
Чтобы гарантировать надежность анализа данных, мы провели анализ чувствительности. (1) Прогестерон в сыворотке крови изменялся с течением времени [11] и имел двустороннюю причинно-следственную связь с терапией прогестероном. Поэтому для анализа чувствительности мы использовали маргинальную структурную модель. (2) Чтобы проверить результаты прогестерона как непрерывной переменной и изучить возможность нелинейности, мы преобразовали базальный прогестерон в категориальную переменную в соответствии с тертилем; мы также выполнили тест взаимодействия и рассчитали тенденцию.
Шаг 3 : для исследования отношения нелинейности базального прогестерона и исходов беременности на ранних сроках в Таблице 3 и на Рисунке 2 были проведены бинарная логистическая регрессия и построение гладкой кривой (метод штрафных сплайнов). Если нелинейность была обнаружена, мы использовали оба варианта. бинарная логистическая регрессия и двухчастная бинарная логистическая регрессия, чтобы соответствовать ассоциации и выбрать наиболее подходящую модель на основе теста отношения логарифмического правдоподобия. Затем мы вычислили точку перегиба с помощью рекурсивного алгоритма и построили двухчастную модель линейной регрессии по обе стороны от точки перегиба.
Все анализы были выполнены с помощью пакетов статистического программного обеспечения R (http://www.R-project.org, The R Foundation) и EmpowerStats (http://empowerstats.com, X&Y Solutions, Inc., Бостон, Массачусетс). значения менее 0,05 (двусторонние) считались статистически значимыми. 2.7. ЭтикаЭто исследование было одобрено наблюдательным советом по этике Первой дочерней больницы Гуанчжоуского университета китайской медицины. 3.Результат3.1. Участники исследованияПосле скрининга, в соответствии с критериями включения и критериями исключения (подробности см. На Рисунке 1), 726 участников были окончательно включены в статистику, включая 28,65% (208 из 726 пациентов) выкидыш и 71,35% (518 из 726 пациентов) продолжающаяся беременность в течение 12 недель беременности. Как показано в Таблице 1, по сравнению с пациентками с продолжающейся беременностью, участники группы с невынашиванием беременности имели более высокий возраст матери, более высокую степень беременности, более низкий базальный уровень прогестерона, более низкий базальный β -ХГЧ (log10), более низкую частоту визуализации эмбрионов и более низкую сердечно-сосудистую систему. скорость движения визуализируется. 3.2. Многовариантный анализВ этом исследовании мы построили три модели для наблюдения за взаимосвязью между сывороточным прогестероном и исходом беременности на ранних сроках. Отношение шансов (OR) и 95% доверительный интервал (CI) перечислены в таблице 2. Размер эффекта, основанный на модели, может объяснить разницу между каждой единицей сывороточного прогестерона и связь с риском выкидыша. В модели 1 (нескорректированная модель) увеличение 1 нмоль / л базального сывороточного прогестерона было связано с 2% снижением риска выкидыша (OR: 0.98, 95% ДИ: 0,98-0,99). В модели 2 (полностью скорректированная модель) базальный прогестерон увеличился на 1 нмоль / л, а риск выкидыша снизился на 1% (OR: 0,99, 95% CI: 0,98–0,99). В модели 3 (маргинальная структурная модель) увеличение серийного прогестерона на 1 нмоль / л также было связано со снижением риска выкидыша на 1% (ОР: 0,99, 95% ДИ: 0,98–0,99). Это говорит о том, что результаты были стабильными, и исходный уровень прогестерона в сыворотке можно было использовать в качестве фактора воздействия для обсуждения его взаимосвязи с исходами беременности.Кроме того, мы обнаружили, что тенденция OR в разных группах базального прогестерона была неэквидистантной, что означало наличие нелинейности. 3.3. Анализ нелинейностиИспользуя бинарную логистическую регрессию и метод штрафной кривой, мы обнаружили, что нелинейная взаимосвязь между исходным уровнем прогестерона сыворотки и риском аборта находится в пределах 12 недель (таблица 3 и рисунок 2). По рекурсивному алгоритму мы получили точку перегиба 90,62 нмоль / л. Когда базальный уровень прогестерона сыворотки был <90.62 нмоль / л, увеличение 1 нмоль / л прогестерона было связано с 3% снижением риска выкидыша (OR: 0,97, 95% CI: 0,95–0,98). Когда базальный уровень прогестерона сыворотки был> 90,62 нмоль / л, повышение прогестерона не влияло на исход беременности (OR: 1,01, 95% ДИ: 0,99–1,02). Этот результат показал, что существует эффект насыщения на взаимосвязь между исходным уровнем прогестерона сыворотки и исходом беременности на ранних сроках. Когда базальный уровень прогестерона сыворотки был <90,62 нмоль / л, риск выкидыша снижался с повышением уровня прогестерона.Когда базальный уровень прогестерона сыворотки был> 90,62 нмоль / л, риск выкидыша не снижался даже при повышении прогестерона. 4. ОбсуждениеНаше исследование было направлено на изучение взаимосвязи между уровнем прогестерона в сыворотке и исходом беременности в течение 12 недель гестации у женщин с угрозой прерывания беременности. Результаты показали, что базальный уровень прогестерона в сыворотке отрицательно связан с риском аборта в первом триместре; учитывались даже эффекты времени и прогестероновой терапии.Кроме того, мы обнаружили эффект насыщения между базальным уровнем прогестерона сыворотки и риском аборта в первом триместре. Их отрицательная связь могла наблюдаться только при нмоль / л. Маркеры, такие как β -HCG, CA125, ультразвуковые параметры и прогестерон, связаны с исходом беременности. Однако у некоторых из них есть свои недостатки в оценке клинического состояния. При удвоении β -ХГЧ в сыворотке крови примерно каждые 2 дня и наличии индивидуальных различий [4] необходимы повторные измерения для оценки состояния эмбриона.CA125 не является обычным методом измерения для пациенток с угрозой прерывания беременности, и исследования CA125 как прогноза исходов беременности все еще остаются противоречивыми [23–25]. Дополнительное обнаружение CA125 может увеличить медицинские расходы. Ультразвук обычно используется для оценки состояния эмбриона [26, 27]. Однако такие параметры, как диаметр гестационного мешка (GSD), диаметр желточного мешка (YSD), длина темени-крестца (CRL) и частота сердечных сокращений (HR), трудно получить до того, как будет виден беременный мешок. Прогестерон в сыворотке крови часто используется для определения у женщин с угрозой прерывания беременности, его колебания относительно невелики (по сравнению с ХГЧ), а измерение не ограничивается сроком беременности.Насколько нам известно, большинство исследований предполагало, что уровни прогестерона в сыворотке были связаны с исходом беременности, особенно в первом триместре. Уровень прогестерона в сыворотке у пациенток с абортом в целом был ниже, чем у беременных [10–14]. В нашем исследовании была дополнительно описана отрицательная корреляция между сывороточным прогестероном и неудачей беременности на ранних сроках. Риск аборта снижался с повышением уровня прогестерона в сыворотке крови. В последние годы исследования взаимосвязи между сывороточным прогестероном и исходами беременности были сосредоточены в основном на прогностических моделях.Osmanaaolu et al. изучили прогестерон, β, -ХГЧ и CA125 в отношении аборта. Они обнаружили, что использование только нг / мл (около 47,7 нмоль / л) (,, и) или нг / мл (,, и) может лучше предсказать аборт, чем их совместное использование (,, и) [24]. Было проведено исследование об однократном измерении сывороточного прогестерона; он показал, что 32,7 нг / мл (около 103,99 нмоль / л) (,, и) были пороговым значением для ранней неудачи беременности [20]. Аль Мохамади и др. использовали прогестерон и CA125 для прогнозирования исходов беременности у пациенток с угрозой выкидыша.Результат показал, что оба прогноза верны. Пороговое значение прогестерона составляло 11,5 нг / мл (около 36,57 нмоль / л) (,,) [23]. Ku et al. использовали прогестерон, сердце плода и ИМТ для прогнозирования исхода самопроизвольного выкидыша. Анализ ROC показал точку отсечения примерно 35 нмоль / л прогестерона (,, и) в качестве независимого прогноза [21]. Lek et al. провели проверочный эксперимент по этой точке отсечения; результат показал, что 35 нмоль / л были точными и воспроизводимыми [22]. Эти исследования показали, что базальный прогестерон можно использовать в качестве прогностического маркера угрозы прерывания беременности. Хотя терапия прогестероном часто используется у пациентов с угрозой прерывания беременности, ее терапевтический эффект неоднозначен. Европейский прогестиновый клуб предположил, что дидрогестерон может снизить частоту самопроизвольных выкидышей у женщин с угрозой прерывания беременности [16]. Мета-анализ (в сочетании с семью исследованиями, всего 696 участников) показал, что прогестерон снижает частоту выкидышей (ОР 0,64, 95% ДИ 0,47–0,87) [17]. В то же время другой метаанализ (в сочетании с четырнадцатью испытаниями, в общей сложности 2158 женщин) показал, что статистически не различалась частота абортов между женщинами, принимающими прогестероновую терапию или нет (Peto OR 0.99, 95% ДИ от 0,78 до 1,24). Кроме того, анализ подгрупп (объединенные четыре испытания, всего 225 женщин) показал, что лечение прогестероном может снизить частоту абортов у женщин с повторными выкидышами (ОШ по Пето 0,39, 95% доверительный интервал от 0,21 до 0,72) [19]. Многоцентровое рандомизированное двойное слепое плацебо-контролируемое исследование в Соединенном Королевстве показало, что не было значительного увеличения живорождений у женщин с угрозой прерывания беременности в группе прогестерона по сравнению с группой плацебо (75% против 72%, ОР 1.03, 95% ДИ от 1,00 до 1,07,) [18]. Основываясь на нашем исследовании, исходный уровень прогестерона в сыворотке оказывал влияние на исходы беременности в определенных пределах. В предыдущих исследованиях лечения прогестероном не проводился релевантный анализ, основанный на уровне прогестерона у пациента, что может повлиять на результаты исследований. Все вышеперечисленные данные показали, что уровень прогестерона в сыворотке крови был тесно связан с исходами беременности, но эффективность прогестероновой терапии неоднозначна. Наше исследование обнаружило эффект насыщения между сывороточным прогестероном и преждевременным прерыванием беременности у пациенток с угрозой прерывания беременности.Риск аборта отрицательно коррелировал с уровнем прогестерона в сыворотке только тогда, когда нмоль / л. Это натолкнуло нас на мысль, что для прогестероновой терапии могут потребоваться более точные показания, особенно с точки зрения показателей сывороточного прогестерона. В классическом сериальном исследовании Csapo et al. показали, что у пациенток, перенесших овариэктомию или лютеэктомию примерно на 7 неделе беременности, наблюдается снижение прогестерона и выкидыш [28]. У пациенток с лютеэктомией, получавших прогестерон, беременность протекала нормально [29]. Хенсли и Файнстат провели исследование женщин с дисфункцией желтого тела с угрозой или повторным абортом.У женщин с угрозой прерывания беременности 9/11, получавших терапию прогестероном, была проведена коррекция уровня прогестерона в сыворотке, и абортов не произошло [30]. Palagiano et al. провели проспективное исследование женщин с угрозой прерывания беременности с дисфункцией желтого тела. По сравнению с плацебо вагинальный прогестерон может уменьшить боль, сокращение матки и частоту абортов [31]. Эти исследования показали, что женщинам с низким уровнем прогестерона в сыворотке может быть полезна терапия прогестероном. В Китае пациентам с угрозой прерывания беременности и лютеиновой дисфункцией рекомендуется заместительная терапия прогестероном [32].Однако показания к терапии прогестероном остаются неясными. В настоящее время нет точных значений для диагностики дефицита прогестерона [5]. Даже если рассматривать лютеиновую дисфункцию как показание к замене, диагноз лютеиновой дисфункции является спорным [33]. Следовательно, необходимы крупномасштабные многоцентровые исследования для дальнейшей оценки показаний и эффекта прогестероновой терапии. По сравнению с предыдущими исследованиями, наше исследование имеет следующий прогресс. Прежде всего, мы нашли точку перегиба эффекта насыщения между исходным уровнем прогестерона сыворотки и абортом в первом триместре, что может лучше помочь клиницисту в понимании состояния пациентов и принятии медицинских решений.Во-вторых, мы предложили дополнительно уточнить показания к терапии прогестероном у пациенток с угрозой прерывания беременности. Более того, учитывая влияние времени и прогестероновой терапии на сывороточный прогестерон, мы использовали маргинальную структурную модель, чтобы продемонстрировать надежность наших результатов. 5. ОграничениеНаше исследование имело некоторые ограничения. Поскольку наше исследование было нацелено на пациенток с естественной беременностью с угрозой прерывания беременности, результаты этого исследования применимы только к этой популяции.Во-вторых, в этом исследовании обсуждалась взаимосвязь между сывороточным прогестероном и исходом беременности в первом триместре, и результаты могут быть неприменимы к исходу родов. В-третьих, из-за ограничения размера выборки не проводился анализ подгрупп для различных видов добавок прогестерона. 6. ВыводыВ заключение, наше исследование показало отрицательную связь и эффект насыщения между исходным уровнем прогестерона сыворотки и исходом беременности в первом триместре у женщин с угрозой прерывания беременности.Это дало представление о том, что значения прогестерона в сыворотке можно рассматривать как эталонные для добавки с прогестероном. Необходимы дальнейшие исследования, чтобы проверить, является ли сывороточный прогестерон лучшим показанием для заместительной терапии прогестероном. Конфликт интересовУ авторов нет конфликта интересов. Вклад авторовYD участвовал в разработке исследования, сборе и анализе данных, а также в составлении и редактировании рукописи. CC провел статистический анализ и отредактировал рукопись.SC, GM, XL, HT, WL, YL и SJ построили данные вместе. SL и JG дали важные рекомендации по дизайну исследования. БлагодарностиЭто исследование было поддержано Национальным фондом естественных наук Китая (№ 81574011 и № 81774358), Проектом талантов «Сотни, тысячи и десять тысяч» в области наследия и инноваций традиционной китайской медицины (Qihuang Project) — Национальный план поддержки ведущих талантов в области традиционной китайской медицины (Письмо отдела обучения персонала Национального управления традиционной китайской медицины [2018] No.12), Проект научной почты Жемчужной реки в провинции Гуандун (Письмо учителя Гуандуна [2017] № 79) и Ключевой проект первоклассных исследований дисциплины Университета китайской медицины Гуанчжоу (строительство университетов высокого уровня) (No. A1-AFD018191A14). Дополнительные материалыИ прогестерон, и β -HCG изменяются со временем. Дополнительный материал (Таблицы 1-6) описывает динамику прогестерона и β -ХГЧ в разных группах. На графике абсцисса указывает время измерений, а ордината указывает среднее значение и 95% доверительный интервал прогестерона или β -HCG.Графики 1–3 содержат информацию о прогестероне в нмоль / л, а графики 4–6 — о β -ХГЧ в МЕ / л. Таблица 1 показывает динамику прогестерона у пациенток с угрозой прерывания беременности. Таблица 2 показывает динамику прогестерона у участниц, которые продолжили беременность после 12 недель гестации. Таблица 3 показывает динамику прогестерона у участниц, у которых выкидыш произошел в течение 12 недель. Таблица 4 показывает тенденцию изменения β -ХГЧ у пациентов с угрозой прерывания беременности. График 5 показывает тенденцию β -ХГЧ у участниц, продолживших беременность после 12 недель гестации.График 6 показывает тенденцию β -HCG у участников, у которых выкидыш произошел в течение 12 недель. (Дополнительные материалы) Тест на прогестерон сыворотки: цель, процедура, результатыЧто такое тест на прогестерон?Тест на прогестерон — это анализ крови, который определяет уровень гормона прогестерона. Прогестерон важен при беременности. Он подготавливает ваше тело к оплодотворению яйцеклетки. Если вы беременны, прогестерон также заставляет грудь вырабатывать молоко. Прогестерон также помогает контролировать менструальный цикл. Как правило, уровень прогестерона повышается каждый месяц, когда у вас овуляция и ваше тело готово к беременности. Если вы не забеременеете, прогестерон снизится и у вас начнется менструальный цикл. Если вы забеременеете, уровень прогестерона будет повышаться. Во время беременности прогестерон примерно в 10 раз превышает нормальный уровень. Самого по себе теста на прогестерон недостаточно для диагностики какой-либо конкретной проблемы. Но это могло помочь вместе с другими тестами. Вы также можете использовать домашний анализ мочи на прогестерон, чтобы узнать, когда вы овулируете и, скорее всего, забеременеете. Тест на прогестерон используетВаш врач может использовать тест на прогестерон, чтобы:
Процедура теста на прогестеронТест показывает, какой у вас уровень прогестерона в это время .Для подготовки не нужно ничего делать. Но это поможет, если вы заметите, когда началась ваша последняя менструация. Сам тест простой. Ваш врач, фельдшер или другой медицинский работник вставит иглу в вену на одной из ваших рук и возьмет немного крови для анализа в лаборатории. Результаты теста на прогестеронВаши результаты могут быть одним из следующих: Уровень прогестерона не колеблется регулярно. Это будет определено с помощью нескольких тестов.Если тесты показывают, что ваш уровень прогестерона не повышается и не падает ежемесячно, как должен, возможно, у вас не происходит овуляция или регулярные периоды. Это может затруднить беременность. Низкий уровень прогестерона. Это может зависеть от того, когда в какой момент вашего цикла был проведен тест. Если тест показывает уровень прогестерона ниже нормы, это может быть потому, что:
Высокий уровень прогестерона . Если ваш тест показывает уровень прогестерона выше нормы, это может быть связано с: Прогестерон в пределах нормы. Уровень прогестерона в определенном диапазоне может сигнализировать об овуляции. Тест следует проводить либо через 18–24 дней после первого дня менструации, либо за 7 дней до следующей ожидаемой менструации. Тесты, связанные с прогестерономЕсли ваш врач назначит тест на прогестерон, вы также можете получить:
Прогестерон может предотвратить 8450 выкидышей в год, находит новое исследованияВведение прогестерона женщинам с кровотечением на ранних сроках беременности и выкидышем в анамнезе может привести к рождению еще 8 450 детей ежегодно, говорится в новом исследовании, опубликованном сегодня. Два новых исследования доказывают как научные, так и экономические преимущества назначения женщинам курса самостоятельного приема дважды в день прогестероновых пессариев с момента первого обращения с кровотечением на ранних сроках до 16 недель беременности для предотвращения выкидыша. Прогестерон — это гормон, который естественным образом секретируется яичниками и плацентой на ранних сроках беременности и имеет жизненно важное значение для достижения и поддержания здоровой беременности. Исследователи призывают предложить прогестерон в качестве стандарта в NHS для женщин с кровотечением на ранних сроках беременности и выкидышем в анамнезе после того, как их растущее количество исследований показало, что это экономически эффективно и может увеличить шансы женщин на зачатие. В первом из новых исследований, опубликованных в Американском журнале акушерства и гинекологии, изучаются результаты двух крупных клинических испытаний — PROMISE и PRISM — под руководством Бирмингемского университета и Национального центра исследований выкидышей Томми. PROMISE изучило 836 женщин с невынашиваемыми выкидышами по необъяснимым причинам в 45 больницах Великобритании и Нидерландов и обнаружило, что при приеме прогестерона частота живорождений выше на 3%. PRISM изучила 4153 женщин с кровотечением на ранних сроках в 48 больницах Великобритании и обнаружила, что число детей, родившихся у тех, кому давали прогестерон, у которых ранее был один или несколько выкидышей, увеличилось на 5% по сравнению с теми, кто получал плацебо. . Преимущество было еще больше для женщин, у которых в прошлом были «повторяющиеся выкидыши» (т. Е. Три или более выкидыша) — с 15% увеличением коэффициента живорождений в группе прогестерона по сравнению с группой плацебо. Второе из новых исследований, опубликованное в BJOG: международном журнале акушерства и гинекологии, оценивает экономические аспекты исследования PRISM и приходит к выводу, что прогестерон является экономически эффективным и стоит в среднем 204 фунта стерлингов на беременность. Доктор Пэт О’Брайен, консультант-акушер и вице-президент Королевского колледжа акушеров и гинекологов, сказал: « Выкидыш может стать тяжелой утратой для женщин, их партнеров и семей.Поэтому мы приветствуем результаты этих хорошо изученных испытаний, которые подтверждают использование прогестерона среди женщин с кровотечением на ранних сроках беременности и выкидышами в анамнезе. «Это лечение увеличивает шансы на успешные роды и, по-видимому, является экономически эффективным для NHS, поэтому мы надеемся, что NICE учтет это важное исследование в своем следующем обновлении руководства. «Для женщин, у которых в анамнезе не было выкидышей, лечение не приносит особой пользы, и женщинам, которые беспокоятся о своей беременности, следует обращаться к своей акушерке или в отделение ранней беременности для получения ухода и поддержки.Обнадеживает то, что у большинства женщин, перенесших выкидыш, в будущем беременность и роды будут успешными ». Доктор Адам Девалл, старший научный сотрудник Университета Бирмингема и менеджер Национального центра исследований выкидышей Томми, сказал: « От 20 до 25% беременностей заканчиваются выкидышем, который имеет серьезные клинические и психологические последствия. влияние на женщин и их семьи. «Роль прогестерона в первом триместре беременности в лечении беременных с высоким риском выкидыша — это давний исследовательский вопрос, который обсуждается в медицинской литературе более 60 лет. «До сих пор лица, определяющие политику, не могли дать основанные на фактах рекомендации по использованию добавок прогестерона для улучшения результатов. «Испытания PRISM и PROMISE показали небольшой, но положительный эффект лечения, зависящий от количества предыдущих выкидышей. «Мы считаем, что двойные факторы риска кровотечения на ранних сроках беременности и наличие в анамнезе одного или нескольких выкидышей в анамнезе выявляют женщин с высоким риском, которым полезен прогестерон. Вопрос в том, как это должно повлиять на клиническую практику? » Трейси Робертс, профессор экономики Университета Бирмингема, сказала: : « Выкидыш — серьезное экономическое бремя, которое обходится NHS Великобритании примерно в 350 миллионов фунтов стерлингов в год на лечение выкидышей и осложнений. «Учитывая страдания женщин и их семей, связанные с выкидышем, и последующие ресурсы, которые могут быть связаны с консультированием и внимательным дородовым наблюдением при последующих беременностях у женщин, перенесших выкидыш, прогестерон, вероятно, будет считаться хорошим соотношением цены и качества для предотвращения выкидыша. . » Концы По вопросам СМИ обращайтесь в пресс-службу RCOG по телефону +44 (0) 20 7045 6773 или по электронной почте [email protected] Charity Tommy’s имеет доступную информацию о выкидышах. Информационный буклет RCOG по раннему выкидышу . Кровотечение в первом триместре: оценка и лечение1. Everett C. Частота и исход кровотечений до 20-й недели беременности: проспективное исследование из общей практики. BMJ . 1997; 315 (7099): 32–34 …. 2. Хасан Р., Бэрд Д.Д., Селедка АХ, Ольшан А.Ф., Йонссон Фанк ML, Hartmann KE. Связь между вагинальным кровотечением в первом триместре и выкидышем. Акушерский гинекол . 2009. 114 (4): 860–867. 3. Комитет по практическим бюллетеням — гинекология. Бюллетень практики Американского колледжа акушеров и гинекологов. 150. Выкидыш на раннем сроке. Акушерский гинекол .2015; 125 (5): 1258–1267. 4. Роджерс С.К., Чанг С, ДеБарделебен JT, Хорроу ММ. Нормальные и аномальные результаты УЗИ в раннем первом триместре беременности: обзор рекомендаций консенсусной группы Общества радиологов в ультразвуковой диагностике 2012 г. Радиография . 2015; 35 (7): 2135–2148. 5. Дубилет П.М., Бенсон CB, Борн Т, и другие.; Общество радиологов в мультиспециализированной ультразвуковой группе по диагностике выкидыша в раннем первом триместре и исключению жизнеспособной внутриутробной беременности.Диагностические критерии нежизнеспособной беременности в начале первого триместра. N Engl J Med . 2013. 369 (15): 1443–1451. 6. Дойчман М., Тубай АТ, Турок Д. Кровотечение в первом триместре. Ам Фам Врач . 2009. 79 (11): 985–994. 7. Джонс Дж., Жоньо Э. Угроза выкидыша как предиктор акушерского исхода. Акушерский гинекол . 2006. 107 (4): 845–850. 8. Проект доступа к репродуктивному здоровью.Алгоритм кровотечения в первом триместре. 1 ноября 2017 г. https://www.reproductiveaccess.org/resource/first-trimester-bleeding-algorithm/. По состоянию на 10 ноября 2017 г. 9. Стюарт Б.К., Назар-Стюарт V, Тойвола Б. Биохимическая дискриминация патологической беременности на ранних сроках нормальной внутриутробной беременности у пациенток с симптомами. Ам Дж. Клин Патол . 1995. 103 (4): 386–390. 10. Barnhart KT, Го В, Кэри М.С., и другие.Различия в повышении уровня хорионического гонадотропина человека в сыворотке крови на ранних сроках беременности в зависимости от расы и значения при поступлении. Акушерский гинекол . 2016; 128 (3): 504–511. 11. Barnhart KT, Саммель MD, Ринаудо П.Ф., Чжоу Л, Hummel AC, Го В. Пациенты с симптомами с ранней жизнеспособной внутриутробной беременностью: новое определение кривых ХГЧ. Акушерский гинекол . 2004. 104 (1): 50–55. 12. Комитет по практическим бюллетеням — акушерство.Бюллетень практики № 181: предотвращение аллоиммунизации Rh D. Акушерский гинекол . 2017; 130 (2): e57 – e70. 13. Verhaegen J, Галлос ID, ван Мелло Н.М., и другие. Точность однократного теста на прогестерон для прогнозирования исхода беременности на ранних сроках у женщин с болью или кровотечением: метаанализ когортных исследований. BMJ . 2012; 345: e6077. 14. Коннолли А, Райан Д.Х., Stuebe AM, Wolfe HM.Переоценка дискриминационных и пороговых уровней сывороточного β-ХГЧ на ранних сроках беременности. Акушерский гинекол . 2013; 121 (1): 65–70. 15. Barnhart KT. Клиническая практика. Внематочная беременность. N Engl J Med . 2009. 361 (4): 379–387. 16. Практический бюллетень ACOG No. 193: трубная внематочная беременность. Акушерский гинекол . 2018; 131 (3): e91 – e103. 17. Пулозе Т, Ричардсон Р, Юингс П, Фокс Р.Вероятность прерывания беременности на ранних сроках у женщин с вагинальным кровотечением и живым плодом-одиночкой при ультразвуковом сканировании. J Obstet Gynaecol . 2006. 26 (8): 782–784. 18. Wahabi HA, Файед А.А., Эсмаил С.А., Аль-Зейдан РА. Прогестоген для лечения угрозы выкидыша. Кокрановская база данных Syst Rev . 2011; (12): CD005943. 19. McCall CA, Граймс Д.А., Lyerly AD. «Лечебный» постельный режим при беременности: неэтично и не подтверждается данными. Акушерский гинекол . 2013. 121 (6): 1305–1308. 20. Нанда К., Лопес Л.М., Граймс Д.А., Пелоджиа А, Нанда Г. Ожидаемая помощь по сравнению с хирургическим лечением при невынашивании беременности. Кокрановская база данных Syst Rev . 2012; (3): CD003518. 21. Триндер Дж., Броклхерст П., Портер Р, Прочтите M, Вяс С, Смит Л. Ведение выкидыша: выжидательное, медикаментозное или хирургическое? Результаты рандомизированного контролируемого исследования (исследование лечения невынашивания беременности (MIST)). BMJ . 2006. 332 (7552): 1235–1240. 22. Ким С, Барнард С, Нейлсон JP, Хикки М, Васкес Дж.С., Доу Л. Лечение неполного выкидыша. Кокрановская база данных Syst Rev . 2017; (1): CD007223. 23. Wieringa-De Waard M, Хартман Э. Анкум WM, Рейцма Ж.Б., Bindels PJ, Bonsel GJ. Ожидаемое ведение по сравнению с хирургической эвакуацией при невынашивании беременности в первом триместре: качество жизни, связанное со здоровьем, у рандомизированных и нерандомизированных пациентов. Репродукция Человека . 2002. 17 (6): 1638–1642. 24. Луиза С, Джерми К, Май C, Костелло Г, Коллинз В.П., Bourne TH. Результат выжидательной тактики самопроизвольного выкидыша в первом триместре: обсервационное исследование. BMJ . 2002. 324 (7342): 873–875. 25. Neilson JP, Хикки М, Васкес Дж. Медикаментозное лечение ранней гибели плода (менее 24 недель). Кокрановская база данных Syst Rev .2006; (3): CD002253. 26. Schreiber CA, Creinin MD, Атрио Дж, Соналкар С, Рэтклифф SJ, Barnhart KT. Предварительный курс лечения мифепристоном для лечения невынашивания беременности на ранних сроках. N Engl J Med . 2018; 378 (23): 2161–2170. 27. Чжан Дж., Жиль Ж. М., Барнхарт К., Creinin MD, Вестхофф C, Фредерик ММ; Национальный институт детского здоровья и развития человека (NICHD) Управление ранней неудачей беременности.Сравнение медикаментозного лечения с применением мизопростола и хирургического лечения несостоятельности беременности на ранних сроках. N Engl J Med . 2005. 353 (8): 761–769. 28. Tunçalp O, Гюльмезоглу А.М., Souza JP. Хирургические процедуры по эвакуации неполного выкидыша. Кокрановская база данных Syst Rev . 2010; (9): CD001993. 29. Westfall JM, Софокл А, Бургграф H, Эллис С. Ручная вакуум-аспирация при аборте в первом триместре. Арч Фам Мед . 1998. 7 (6): 559–562. 30. Блюменталь П.Д., Ремсбург RE. Анализ времени и затрат на ведение неполного аборта с помощью ручной вакуум-аспирации. Int J Gynaecol Obstet . 1994. 45 (3): 261–267. 31. Обух СФ, Го В, Кэри М.С., и другие. Прогнозирование снижения уровня хорионического гонадотропина человека при разрешающейся беременности неизвестной локализации. Акушерский гинекол .2013; 122 (2 п.1): 337–343. 32. Сопер Дж., Мач D, Шинк Дж., и другие.; Комитет по практическим бюллетеням — гинекология, Американский колледж акушеров и гинекологов. Практический бюллетень ACOG № 53. Диагностика и лечение гестационной трофобластической болезни. Акушерский гинекол . 2004. 103 (6): 1365–1377. 33. Schliep KC, Митчелл Э.М., Мамфорд С.Л., и другие. Попытка зачать ребенка после потери беременности на ранних сроках: оценка того, как долго парам следует ждать. Акушерский гинекол . 2016; 127 (2): 204–212. 34. Sundermann AC, Hartmann KE, Джонс Ш., Торстенсон Э.С., Велес Эдвардс ДР. Период между беременностями после невынашивания беременности и риск повторного выкидыша. Акушерский гинекол . 2017; 130 (6): 1312–1318. 35. Мерфи Ф.А., Липп А, Powles DL. Наблюдение за улучшением психологического состояния женщин после выкидыша. Кокрановская база данных Syst Rev .2012; (3): CD008679. 36. Крянга А.А., Шапиро-Мендоза СК, Биш К.Л., Зейн С, Берг CJ, Каллаган ВМ. Тенденции смертности от внематочной беременности в США: 1980–2007 гг. Акушерский гинекол . 2011; 117 (4): 837–843. 37. Анкум В.М., Мол BW, Ван дер Вин Ф, Bossuyt PM. Факторы риска внематочной беременности: метаанализ. Fertil Steril . 1996. 65 (6): 1093–1099. 38. Craig LB, Хан С. Ожидаемое ведение внематочной беременности. Clin Obstet Gynecol . 2012; 55 (2): 461–470. 39. Бараш Ю.Х., Бьюкенен Э.М., Хиллсон К. Диагностика и ведение внематочной беременности. Ам Фам Врач . 2014; 90 (1): 34–40. 40. Гайениус П.Дж., Мол Ф, Мол BW, Босуйт П.М., Анкум WM, ван дер Вин Ф. Вмешательства при трубной внематочной беременности. Кокрановская база данных Syst Rev . 2007; (1): CD000324. 41. Мадхра М., Otify M, Хорн А.В. Внематочная беременность. Obstet Gynaecol Reprod Med . 2017; 27 (8): 245–250. Лечение прогестероном для предотвращения преждевременных родовЧто такое прогестерон?Прогестерон — гормон. Гормоны — это химические вещества, вырабатываемые организмом. Прогестерон помогает матке (матке) расти во время беременности и предохраняет ее от сокращений.Если у вас схватки на ранних сроках беременности, это может привести к выкидышу. Это прерывание беременности до 20 недель беременности. На более поздних сроках беременности прогестерон помогает вашей груди вырабатывать грудное молоко. Это также помогает вашим легким работать больше, чтобы давать кислород вашему растущему ребенку. Лечение прогестероном во время беременности может помочь снизить риск преждевременных родов у некоторых людей. Преждевременные роды — это слишком ранние роды, до 37 недель беременности. Недоношенным детям, возможно, придется оставаться в больнице дольше или у них может быть больше проблем со здоровьем, чем у доношенных детей.Доношенный означает, что ваш ребенок родился на сроке от 37 до 40 недель беременности. Существует два вида лечения прогестероном: Вагинальный прогестерон может помочь снизить риск преждевременных родов, если у вас короткая шейка матки и вы беременны только одним ребенком. прививки с прогестероном могут помочь снизить риск преждевременных родов, если вы беременны только одним ребенком и если у вас был ребенок, родившийся рано в прошлом. Если вы беременны более чем одним ребенком (двойней, тройней и более), лечение прогестероном не для вас. Поговорите со своим врачом, чтобы узнать, подходит ли вам лечение прогестероном. Что такое короткая шейка матки?Шейка матки — это часть матки, которая открывается и укорачивается во время родов. Эти изменения позволяют шейке матки становиться тоньше и мягче, чтобы ваш ребенок мог пройти через родовые пути во время родов. Ваша шейка матки короткая, если ее длина составляет менее 2 сантиметров (20 миллиметров). Если у вас короткая шейка матки, она может открыться слишком рано, еще до того, как ребенок будет готов к рождению.Когда шейка матки открывается слишком рано, это называется цервикальной недостаточностью или несостоятельностью шейки матки. Если у вас короткая шейка матки, вероятность преждевременных родов составляет 1 к 2 (50 процентов). Ваш лечащий врач может обнаружить, что у вас короткая шейка матки во время ультразвукового исследования. Спросите своего врача о проведении УЗИ для проверки короткой шейки матки. Что такое вагинальный прогестерон?Вагинальный прогестерон может помочь предотвратить преждевременные роды, но только в том случае, если оба этих критерия относятся к вам:
Если и то, и другое относится к вам, ваш поставщик медицинских услуг может выписать вам рецепт на вагинальный прогестерон. Поставляется в виде геля, суппозитория или капсулы. Вы используете аппликатор, похожий на тампон, чтобы вводить прогестерон во влагалище каждый день. Вы можете начать лечение до или до 24 недель беременности и продолжать его до 37 недель. Вагинальный прогестерон может вызвать легкое раздражение кожи. Исследования не показали, что вагинальный прогестерон вызывает серьезные побочные эффекты у вас или вашего ребенка. Исследования показывают, что вагинальный прогестерон не помогает отсрочить беременность людям, которые:
Что такое прививки с прогестероном?Уколы прогестерона — это разновидность прогестерона, которая называется 17-альфа-гидроксипрогестерона капроат (также называемый 17P или Makena).Прививки можно делать беременным, у которых:
Если это относится к вам, ваш врач может назначить уколы прогестерона.Вы начинаете делать прививки между 16 и 24 неделями беременности, и вам делают прививки каждую неделю до 37 недель. Ваша медицинская страховка или программа Medicaid штата могут помочь в оплате прививок. В некоторых штатах вы можете получить разновидность 17P в специальных аптеках. Даже если вам сделают прививки с прогестероном, они не всегда помогают предотвратить повторные преждевременные роды. Они не уменьшают ваши шансы на преждевременные роды, если вы беременны более чем одним ребенком. | |||||||||||||||||||||||



 Высокий уровень гормона прогестерона может вызывать у вас ощущение усталости и сонливости. Как можно чаще отдыхайте в горизонтальном положении, подняв при этом ноги вверх, и как можно лучше питайтесь, что не просто, если Вы испытываете утреннее недомогание!
Высокий уровень гормона прогестерона может вызывать у вас ощущение усталости и сонливости. Как можно чаще отдыхайте в горизонтальном положении, подняв при этом ноги вверх, и как можно лучше питайтесь, что не просто, если Вы испытываете утреннее недомогание!
