причины замершей беременности, симптомы и профилактика
Анэмбриония: значение
Этот диагноз доктор может поставить после УЗИ, если эмбрион остановил развитие или не сформировался вообще до 5-6 недели беременности под воздействием различных факторов, подробнее о которых мы расскажем далее. Тем не менее, было доказано, что после неправильного определения гестации может случиться ошибка.
Анэмбриония наблюдалась у приблизительно 15% женщин вне зависимости от того, находятся ли они в положении впервые или нет. Случалось и так, что ранее девушка уже была беременна и не переживала никаких осложнений, однако текущая неожиданно замирает.
Анэмбриония
Нередко выкидыш происходит сам по себе, но некоторым требуется врачебное вмешательство. В таких случаях была реализована искусственная эвакуация содержимого матки.
Анэмбриония: причины
Докторам не удалось точно выяснить, от чего бывает анэмбриония. Чаще всего проблема связана с генетикой, остановкой развития желточного мешка, хромосомными патологиями, гормональными нарушениями или же вредными привычками родителей (алкоголическая или наркотическая зависимости).
Список основных причин анэмбрионии в деталях:
- Генетические аномалии – в 80% случаях. Нередко случается, что биологический материал родителей не совмещается (например, больную яйцеклетку оплодотворяет здоровый сперматозоид или же здоровую яйцеклетку оплодотворяет больной сперматозоид), отчего плод не развивается. Также в эту категорию входят множественные хромосомные нарушения;
- Вирусные и бактериальные заболевания имеют прямое влияние на формирование эмбриона на ранних сроках беременности. Они поражают внешний слой клеток бластоцисты, которые формируют начало внешнего слоя оболочек зародыша, после чего происходят отклонения в развитии плода. Поэтому беременным настоятельно рекомендуют остерегаться вирусных заболеваний, в числе которых ОРВИ, корь, краснуха и подобные;
- Латнетные инфекции органов репродуктивной системы вирусной и бактериальной групп. В дальнейшем они – причина хронического эндометрита.
 Его определяют уже после того, как беременность замерла, поскольку проходит патология без явных симптомов;
Его определяют уже после того, как беременность замерла, поскольку проходит патология без явных симптомов; - Расстройства эндокринной системы у женщины, особенно недостаток гормона прогестерона. Именно он отвечает за беременность и развитие плода в утробе матери. В случае нехватки прогестерона происходит аномальное внедрение плодного яйца в стенку матки;
- Воздействие радиации на эмбрион и желточный мешок;
- Вредные привычки матери, которая не была достаточно ответственной, включающие алкоголическую и наркотическую зависимость, или прием медикаментозных средств, имеющих токсичное влияние на эмбрион;
- Излишний стресс и травмы: из-за них нарушается процесс кровообращения плода, истощается эндометрий, а после этого эмбрион погибает.
Анэмбриония: симптомы
Нередко женщины задаются вопросом, как распознать этот диагноз. С анэмбрионией все не так просто, поскольку она протекает бессимптомно. Крайне важно знать, когда женщина забеременела.
Чаще всего доктор оценивает состояние здоровья пациентки и после этого понимает, может ли в плодном яйце не развиться эмбрион. Подозрения вызывает прогестероновая недостаточность. Она создает предпосылки для выкидыша.
Подозрения вызывает прогестероновая недостаточность. Она создает предпосылки для выкидыша.
Определить проблему можно по боли внизу живота и кровянистым выделениям, которые появляются на любом сроке в течение 1-го триместра – симптом вероятной анэмбрионии. В таком случае женщинам рекомендуется пройти внеплановый осмотр у врача.
Точный же диагноз ставят во время скринингового УЗИ на сроке 10-14 недель и после того, как беременная сдает анализ на динамику хориотропного гормона человека (ХГЧ). Если после оценки ХГЧ выясняется, что концентрация гормона ниже нормы, есть весомые основания пройти обследование на анэмбрионию.
Было зафиксировано немало случаев, в которых организм женщины реагировал на замершую беременность самопроизвольным абортом.
Анэмбриония: диагностика и связь с желточным мешком
Поставить диагноз достоверно можно только при комбинированном подходе. Например, гинеколог после ряда проведенных анализов вычисляет, соответствует ли размер матки, сам желточный мешок (подробнее о нем – ниже) тому, что должен быть во время определенного срока.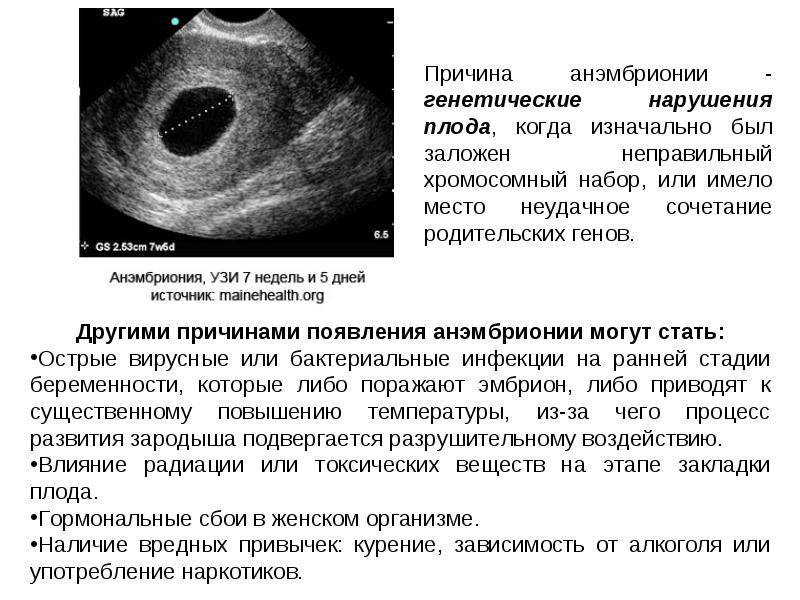 При анэмбрионии матка всегда меньше.
При анэмбрионии матка всегда меньше.
Анэмбриония
Также вычисляется динамика хориотропного гормона человека (ХГЧ). После него определяется, насколько характерен рост цифр ХГЧ для нормальной беременности. Если же уровень гормона не совпадает с нормой, тогда женщину отправляют на УЗИ для обследования. Однако отметим, что выработка ХГЧ происходит не только при анэмбрионии, но и при синдроме пустого плодного яйца. Во втором случае уровень гормона обычно гораздо ближе к норме, чем при неожиданной гибели эмбриона, который развивался в соответствии с нормой. Поэтому результаты анализа ХГЧ специалисты не могут назвать достоверным методам диагностики.
Наибольшее доверие получает УЗИ малого таза, которое помогает выявить сердцебиение плода и плодное яйцо с эмбрионом. В случае их отсутствия женщине ставят неутешительный диагноз.
Основные признаки анэмбрионии на эхографии (УЗИ) заключаются в том, что отсутствует желточный мешочек при диаметре плодного яйца 8-25 мм, а также не удается отыскать эмбрион в плодном яйце, который превышает размер в 25 мм.
Крайне важно знать точные сроки беременности, поскольку этот диагноз нередко было поставлено женщинам раньше восьмой недели гестации.
Однако в этот период плод может быть слишком мал для того, чтобы датчики ультразвукового аппарата смогли обнаружить его. То же самое касается и желточного мешочка.
Когда эмбрион только начинает развиваться, мешок исполняет разные функции, которые помогают плоду расти. Являет собой вырост кишки, а внутри него находится запас желтка.
На 18-й день беременности в желточном мешочке постепенно начинает создаваться основа для кровеносной системы эмбриона. Она образуется из первых зародышевых эритроцитов (их также называют эритробластами) и капилляр, которые также растут.
После 28-го дня начинает формироваться пол будущего ребенка. Желточный мешочек – место, где и появляются первые половые клетки. Позже они перемещаются к закладкам гонад эмбриона. Соответственно, если же на свет появится девочка, в этот период в мешке формируются ее яйцеклетки.
До шестой недели беременности желточный мешочек исполняет функцию первичной печени – переваривает желток и усваивает продукты пищеварения, а после транспортирует их в кровеносное русло эмбриона. Кроме того, генерирует важнейшие для развития плода белки.
В обменных процессах желточный мешок также играет немаловажную роль, ведь от него зависит формулирование иммунитета. Мешок собирает выделения плода.
К 13-й неделе беременности полностью сформировавшийся эмбрион переходит на плацентарный тип кровообращения. После этого кровь женщины начинает поступать в плаценту, отдает кислород и питательные вещества капиллярам пупочной вены плода. Посему желточный больше не нужен для развития эмбриона: он исчезает. От мешка остается лишь небольшая киста у самого основания пуповины, которая проходит ближе к концу беременности.
Как раз по окончанию первого триместра доктора могут выражать опасения по поводу анэмбрионии. Это происходит в случае, если желточный мешочек пропадает раньше положенного времени – беременность перестает развиваться. В такой ситуации эмбрион в мешке просто не может вырасти до плода. Так, анэмбрионию диагностировали женщинам, у которых желточный мешочек редуцировался в неправильные сроки.
Желточный мешок в соответствии с гестацией:
- менее 5,5 мм на сроке 5-10 недель;
- более 2 мм на сроке 8-12 недель.
Посему после изучения медицинских источников беременные нередко интересуются, может ли быть ошибка. На это врачи смело утверждают: в медицине действительно зафиксированы случаи, когда анэмбриония выступала ложным диагнозом. Причиной тому было неправильное определение сроков, от которых напрямую зависит то, какого размера должен быть и сам эмбрион, и желточный мешочек.
Причин для диагностирования замершей беременности вообще может быть много, а мешок со всеми отклонениями в развитии было добавлено лишь в список основных.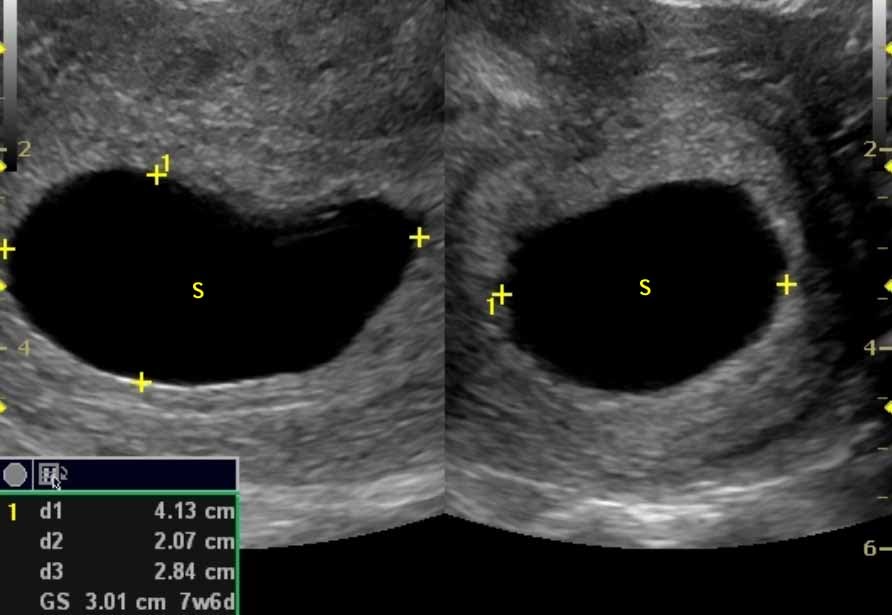 Неправильную форму плодного яйца специалисты также относят к признакам анэмбрионии. Здесь же – выраженность децидуальной реакции. А в случае появления участков отслойки хориона с появлением субхориальных гематом доктора настоятельно рекомендуют прервать беременность, иначе она может причинить серьезный ущерб здоровью будущей матери.
Неправильную форму плодного яйца специалисты также относят к признакам анэмбрионии. Здесь же – выраженность децидуальной реакции. А в случае появления участков отслойки хориона с появлением субхориальных гематом доктора настоятельно рекомендуют прервать беременность, иначе она может причинить серьезный ущерб здоровью будущей матери.
На протяжении всей беременности женщинам рекомендуется избегать стресса, поэтому и от предварительного диагноза анэмбрионии не стоит паниковать. Простая ошибка действительно может произойти. С разрешения доктора сделайте повторные обследования с перерывами.
Анэмбриония: разновидности
Специалисты выделяют три основных типа анэмбрионии. При первом – размер плода не соответствует срокам, а матка увеличивается лишь до размеров 5-7 недели. Второй тип – когда при УЗИ не находят эмбрион, но матка и само яйцо развиваются по срокам. Поэтому крайне важно знать, когда женщина забеременела.
При резорбции одного или нескольких эмбрионов доктор может наблюдать и здоровые плодные яйца, и регрессирующие. Происходит при многоплодной беременности, когда женщина ожидает рождения двух или больше детей.
Происходит при многоплодной беременности, когда женщина ожидает рождения двух или больше детей.
Анэмбриония: лечение
Беременные, которым ставят диагноз, задумываются о том, что делать дальше. При анэмбрионии проводится искусственный аборт, в процессе которого достают плодное яйцо. Причем сроки не влияют на прерывание такой беременности. Если же обнаружено два плода, один из которых развивается в соответствии с нормой, доктора оценивают динамику роста здорового эмбриона и выжидают подходящий момент.
После искусственного прерывания беременности женщина остается на неопределенное время под наблюдением: на восстановление может понадобиться несколько часов или же несколько суток. Затем проводится УЗИ, а причина тому – необходимость определить, полностью ли было эвакуировано плодное яйцо.
Нередко врачи приписывают курс медикаментов или рекомендуют посетить психолога тем, кому сложнее справляться с неудачной беременностью.
Анэмбриония: как забеременеть после
Анэмбриония обычно не наносит физический вред женщине.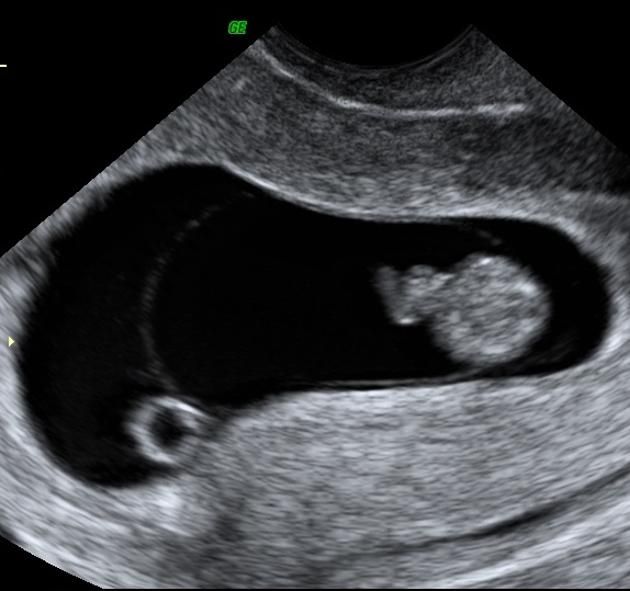 Прогноз: следующая беременность после замершей обычно протекает в соответствии с нормой, хотя периодически наблюдаются осложнения. В связи с этим женщины проходят регулярный осмотр у врача и делают УЗИ.
Прогноз: следующая беременность после замершей обычно протекает в соответствии с нормой, хотя периодически наблюдаются осложнения. В связи с этим женщины проходят регулярный осмотр у врача и делают УЗИ.
Анэмбриония
Подготовка к беременности после анэмбрионии может начаться уже спустя три месяца после неудачной. Однако если у женщины наблюдались проблемы во время реабилитации, рекомендуется отложить попытки зачать ребенка на срок до шести месяцев.
Смотри видео, в котором гинеколог отвечает на наши самые странные вопросы:
Больше интересных материалов читай на Clutch.ua.
Еще редакция Сlutch cоветует прочитать:
5 интересных фактов о витамине С
Тренды осень-зима 2021-2022: составляем список покупок перед ежегодной распродажей в честь Черной пятницы!
Кардиохирург Михаил Тодуров: Опасные болезни сердца — их обязательно нужно лечить
причины, симптомы, диагностика и лечение
Анэмбриония – это разновидность замершей беременности, при которой после оплодотворения и имплантации яйцеклетка не развивается в эмбрион, но сохраняется пустое плодное яйцо.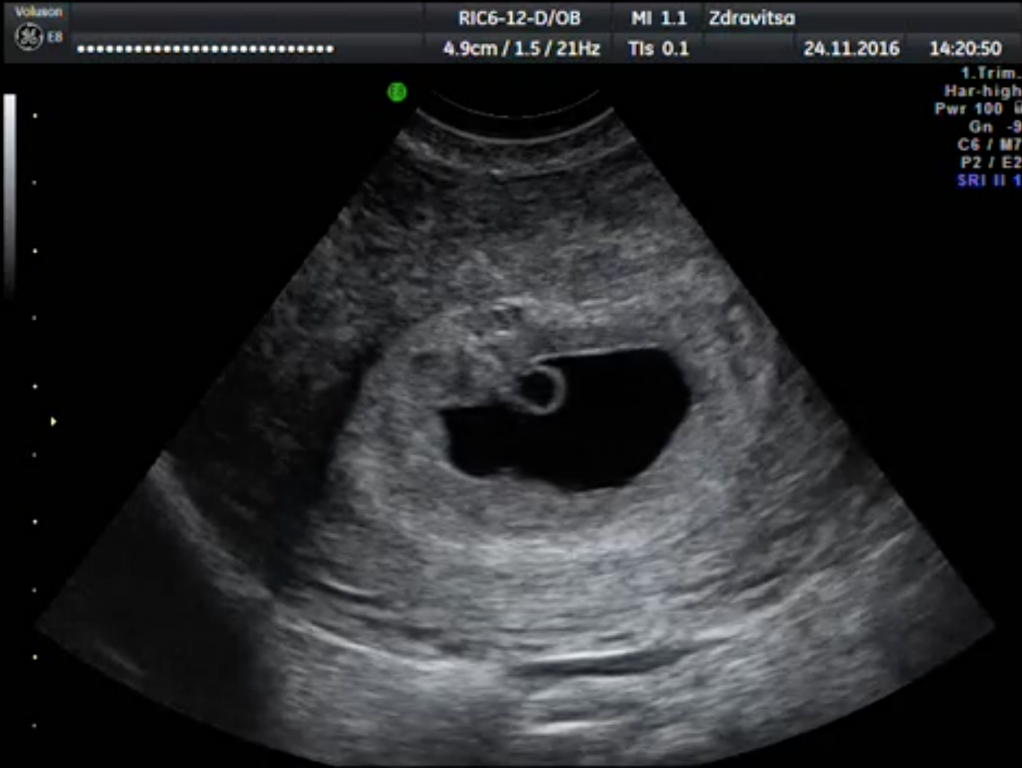 Беременность не прогрессирует, поэтому постепенно исчезают признаки токсикоза и другие ранние симптомы в виде сонливости, болей в молочных железах, перепадов настроения. Анэмбриония диагностируется по результатам УЗИ органов малого таза на 5-ой неделе беременности, может подтверждаться при помощи анализов крови на ХГЧ, альфа-фетопротеин. Специфическое лечение состоит в удалении остатков эмбриона медикаментозным путем или с помощью вакуум-аспирации.
Беременность не прогрессирует, поэтому постепенно исчезают признаки токсикоза и другие ранние симптомы в виде сонливости, болей в молочных железах, перепадов настроения. Анэмбриония диагностируется по результатам УЗИ органов малого таза на 5-ой неделе беременности, может подтверждаться при помощи анализов крови на ХГЧ, альфа-фетопротеин. Специфическое лечение состоит в удалении остатков эмбриона медикаментозным путем или с помощью вакуум-аспирации.
Общие сведения
Анэмбриония, или непузырный занос, может быть следствием изначального отсутствия эмбриона в полости матки или его гибели в сроке до 5 недель. У женщин с диагностированной беременностью в среднем каждая пятая заканчивается самопроизвольным абортом или прекращает развитие. Самостоятельное опорожнение полости матки происходит у 53% в течение 2-х недель после диагностированной анэмбрионии. Если не удалить остатки плодного яйца в этот срок, то у 2,5% возникает кровотечение или инфекционно-воспалительные осложнения, которые требуют кюретажа и последующего лечения.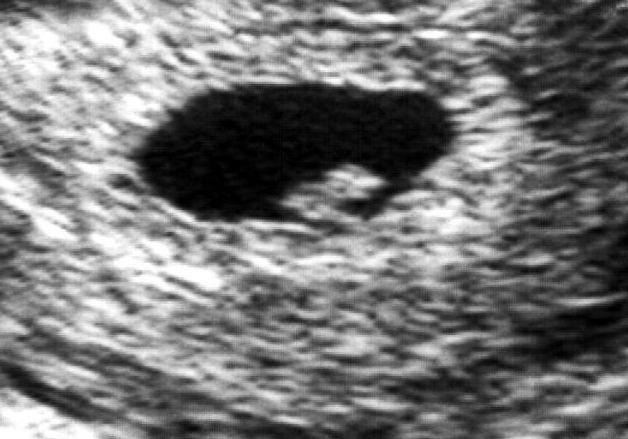 Плодное яйцо при анэмбрионии может задерживаться в матке на срок больше 2-х недель, однако при этом появляются симптомы, которые требуют хирургической помощи.
Плодное яйцо при анэмбрионии может задерживаться в матке на срок больше 2-х недель, однако при этом появляются симптомы, которые требуют хирургической помощи.
Анэмбриония
Причины анэмбрионии
Точные причины данной патологии установить сложно, их предполагают ретроспективно на основании дополнительных симптомов и обследования женщины. Причиной анэмбрионии могут быть заболевания матери, а также действие различных внешних и внутренних патологических факторов. Основной риск потери беременности возникает на небольшом сроке, когда происходит первое деление бластомеров, имплантация зародыша в слизистую матки. Причины анэмбрионии могут заключаться в следующих нарушениях:
- Генетические и хромосомные отклонения. Являются основной причиной потери беременности на ранних сроках. Хромосомные аномалии возникают как на этапе оплодотворения при проникновении в яйцеклетку двух сперматозоидов, так и на следующих этапах деления клеток. Чем старше возраст матери, тем выше шанс возникновения хромосомных аберраций.

- Патология эндометрия. Причиной анэмбрионии может быть хронический эндометрит и синдром регенераторно-пластической недостаточности эндометрия. При хроническом воспалении происходят иммунные изменения, которые снижают рецептивные свойства слизистой оболочки, приводят к сладжированию эритроцитов в формирующихся ворсинах хориона и образованию микротромбов.
- Анатомические нарушения. Предпосылкой могут быть врожденные пороки развития матки или приобретенные структурные изменения, которые вызваны синехиями, миоматозными узлами, полипами. Этим патологиям сопутствуют признаки гормональных нарушений, изменение рецептивности эндометрия.
- Болезни свертывающей системы. Тромбофилия, которая возникает на фоне антифосфолипидного синдрома или недостаточности гемостаза, приводит к формированию тромбов в межворсинчатом пространстве. Питание эмбриона нарушается, что вызывает его гибель в начале беременности.
Анэмбриония связана с гибелью эмбриона и нарушением инертности матки, что приводит к задержке в полости пустого плодного яйца. Основные причины ареактивности миометрия следующие:
Основные причины ареактивности миометрия следующие:
- Плотное прикрепление эмбриона. Глубокая инвазия ворсин хориона происходит при структурно-функциональной неполноценности эндометрия. Другая причина – незавершенная прегравидарная трансформация в зоне имплантации и высокая пролиферативная активность ворсин хориона.
- Иммунная недостаточность. Ткани эмбриона являются для материнского организма наполовину чужеродными, поэтому в норме при участии прогестерона происходит подавление иммунных реакций отторжения. Причины сохранения плодного яйца при анэмбрионии связаны с иммунологической ареактивностью миометрия к продуктам зачатия.
- Нарушение сократительной функции. Отторжение пустого яйца не происходит при хронических воспалительных заболеваниях матки из-за нарушения формирования рецепторов к утеротоническим веществам. Частая причина – биохимические дефекты метаболизма в тканях матки.
- Недостаток фолатов.
 Фолиевая кислота участвует в делении ДНК клеток. При ее дефиците в ранние сроки беременности происходит нарушение расхождения хромосом, их неправильное расположение. Также при нехватке фолатов увеличивается чувствительность к радиационному воздействию.
Фолиевая кислота участвует в делении ДНК клеток. При ее дефиците в ранние сроки беременности происходит нарушение расхождения хромосом, их неправильное расположение. Также при нехватке фолатов увеличивается чувствительность к радиационному воздействию.
Патогенез
На 7-8 сутки после оплодотворения происходит имплантация эмбриона в стенку матки, трофобласт активно продуцирует ХГЧ, необходимый для сохранения беременности. К 3-й неделе развития у эмбриона формируются внезародышевые органы – хорион, желточный мешок и амнион. Чуть позже начинает биться сердце, но при помощи аппарата УЗИ это можно заметить после 5 недели гестации. Если происходит нарушение кровотока в месте имплантации, зародыш гибнет и постепенно редуцируется. Но плодный пузырек под действием сохраняющегося шлейфа высоких гормонов беременности продолжает визуализироваться. При нарушении сократимости матки не происходит его отторжения и изгнания.
Морфологическое исследование эндометрия после кюретажа при анэмбрионии показывает, что децидуальный слой клеток дистрофически изменен.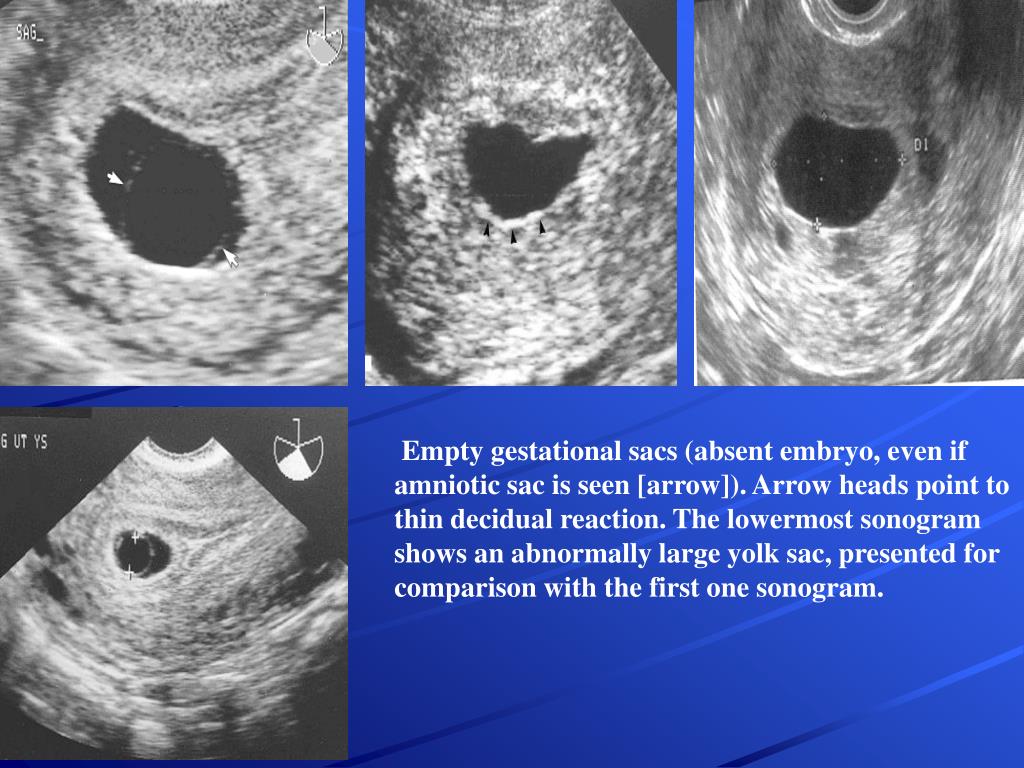 В нем часто выявляется лимфоидная инфильтрация, очаговый отек стромы, расширенные железы с уплощенными эпителиальными клетками. Ворсины хориона увеличиваются, выстилающий их эпителий истончается и располагается в один слой синтициотрофобласта. Цитотрофобласт местами отсутствует.
В нем часто выявляется лимфоидная инфильтрация, очаговый отек стромы, расширенные железы с уплощенными эпителиальными клетками. Ворсины хориона увеличиваются, выстилающий их эпителий истончается и располагается в один слой синтициотрофобласта. Цитотрофобласт местами отсутствует.
Классификация
Анэмбрионию классифицируют по результатам ультразвукового исследования, которое позволяет определить размер плодного яйца и его содержимое. Размер матки не влияет на вид анэмбрионии, но учитывается при определении срока гестации. Выделяют два типа отсутствия эмбриона:
- 1 тип. Средний диаметр плодного яйца 2-2,5 см, зародыш не визуализируется. Размер матки соответствует 5-7 неделе беременности, что не отвечает сроку по первому дню последней менструации. При динамическом наблюдении увеличения размеров не происходит.
- 2 тип. Плодное яйцо продолжает расти, но эмбриона нет. Иногда наблюдаются его остатки в виде тонкой гиперэхогенной полоски.
 Анэмбриония этого типа может сохраняться до 11 недели, яйцо достигает размера 4,5-5 см.
Анэмбриония этого типа может сохраняться до 11 недели, яйцо достигает размера 4,5-5 см.
Симптомы анэмбрионии
При нормально развивающейся беременности к 5-6 неделе присутствуют многие признаки гестации: симптомы токсикоза, нагрубание молочных желез, сонливость или бессонница, перепады настроения. При формировании анэмбрионии беременная может заметить, что в какой-то момент стала чувствовать себя лучше, исчезла утренняя тошнота, нет отвращения к запахам и гиперсаливации. Восстанавливается нормальный аппетит. Затем молочные железы теряют болезненность и повышенную чувствительность, становятся мягкими. Но эти признаки не всегда могут указать на анэмбрионию. Такие же симптомы характерны и для замершей беременности.
Осложнения
Женщины, которые своевременно не обращаются к гинекологу с признаками беременности или их исчезновением, могут столкнуться с тяжелыми осложнениями. При сохранении пустого плодного пузырька в матке до 2 недель и больше возникает воспалительная реакция, появляются симптомы острого эндометрита. Повышается температура, из влагалища появляются серозно-слизистые выделения, беспокоят признаки интоксикации – слабость, головная боль. При отсутствии лечения или несвоевременном начале острое воспаление может перейти на мышечный слой, околоматочную клетчатку, а в тяжелых случаях привести к перитониту. Если лечение не проводилось, развивается хронический эндометрит.
Повышается температура, из влагалища появляются серозно-слизистые выделения, беспокоят признаки интоксикации – слабость, головная боль. При отсутствии лечения или несвоевременном начале острое воспаление может перейти на мышечный слой, околоматочную клетчатку, а в тяжелых случаях привести к перитониту. Если лечение не проводилось, развивается хронический эндометрит.
Признаком отторжения остатков эмбриона из матки служит появления кровянистых выделений из половых путей. Но при недостаточной сократимости матки, нарушениях гемостаза развивается кровотечение. Завершиться самостоятельно оно не может, поэтому требуется медицинская помощь. Последствием кровотечения становится инфицирование полости матки, анемия. Осложняется анэмбриония последующим привычным невынашиванием беременности, вторичным бесплодием.
Диагностика
Обследование и выбор метода лечения при анэмбрионии осуществляет врач акушер-гинеколог. Физикальный осмотр не дает точных сведений о патологии, лабораторные методы также неспецифичны.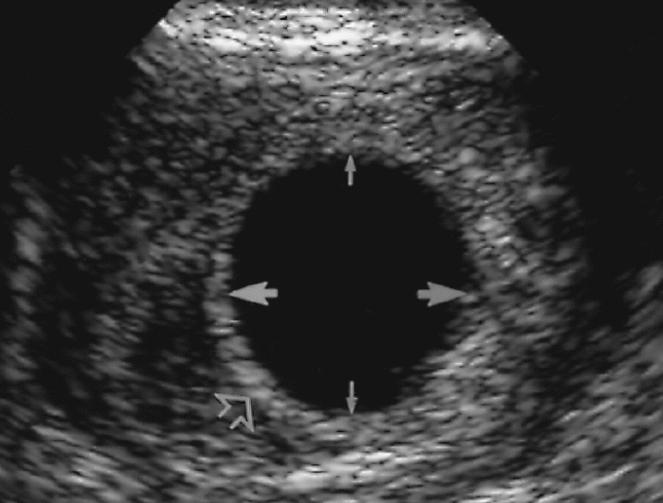 Наиболее точные данные можно получить при вагинальном УЗИ малого таза. Алгоритм обследования включает:
Наиболее точные данные можно получить при вагинальном УЗИ малого таза. Алгоритм обследования включает:
- Гинекологический осмотр. Признаки патологии заметить не всегда возможно, иногда при двуручном исследовании может определяться отставание размеров матки, ее размягчение. Присоединение воспаления характеризуется появлением серозно-сукровичных выделений из шейки матки.
- Лабораторные исследования. ХГЧ в крови падает в 6-8 раз ниже нормы для срока гестации. Альфа-фетопротеин увеличивается в 1,5 раза и больше, но не является признаком только анэмбрионии, аналогичные изменения происходят при замершей беременности. Трофобластический гликопротеин уменьшается в 6-18 раз, что говорит о гибели клеток синцитиотрофобласта. Концентрация прогестерона может сохраняться на прежнем уровне, а эстрогены снижаются.
- Инструментальные методы. Информативно УЗИ вагинальным датчиком. Признаками анэмбрионии являются плодное яйцо от 25 мм и больше и отсутствие в нем эмбриона.
 Если через 2 недели при повторном УЗИ не выявляется сердцебиение, то выставляется диагноз анэмбрионии.
Если через 2 недели при повторном УЗИ не выявляется сердцебиение, то выставляется диагноз анэмбрионии.
Для правильной оценки результатов ультразвуковое исследование проводят в динамике. Если у плода в 5 недель не зафиксировано сердцебиение, нельзя однозначно сказать, что определена анэмбриония. Отсутствие желточного мешка является неблагоприятным прогностическим признаком, который соответствует возможной анэмбриональной беременности.
Лечение анэмбрионии
Лечение направлено на эвакуацию из полости матки остатков плодного яйца. Это можно сделать медикаментозным и хирургическим способом. Последний применяется чаще, но он связан с дополнительным риском инфицирования и присоединения осложнений. ВОЗ рекомендует в качестве основного способа лечения анэмбрионии использовать медикаментозный аборт.
Медикаментозное лечение
Медикаментозное прерывание гестации проводится при симптомах анэмбрионии до 83 дня беременности. Для процедуры последовательно применяются мифепристон и мизопростол. Дозировка последнего подбирается индивидуально и зависит от срока гестации по последней менструации. Кровотечение, которое означает выход остатков эмбриона, возникает на вторые сутки. Женщина должна явиться на прием через 14 дней после приема последней таблетки для оценки общего состояния и эффективности процедуры.
Для процедуры последовательно применяются мифепристон и мизопростол. Дозировка последнего подбирается индивидуально и зависит от срока гестации по последней менструации. Кровотечение, которое означает выход остатков эмбриона, возникает на вторые сутки. Женщина должна явиться на прием через 14 дней после приема последней таблетки для оценки общего состояния и эффективности процедуры.
У медикаментозного аборта мало противопоказаний. Его можно применять при инфекциях половых путей без предварительной санации. Не рекомендуется метод при бронхиальной астме, наличии патологий сердечно-сосудистой системы, нарушении свертывания крови и у курящих женщин. Осложнениями медикаментозного аборта могут быть болевой синдром, кровотечение и неполный аборт, который потребует использования хирургических методов лечения.
Хирургическое лечение
Оптимальным и менее травматичным способом среди хирургических методов считается вакуум-аспирация. При анэмбрионии ее можно использовать до 12 недели беременности, т. к. плодное яйцо остается небольшого размера. Перед процедурой необходимо исследовать мазок на степень чистоты влагалища. При признаках воспаления проводится санация местными средствами. Вакуум-аспирация поводится в амбулаторных условиях, госпитализация в отделение гинекологии не требуется. После процедуры есть вероятность инфекционных осложнений, кровотечения и сохранения остатков эмбриональных тканей, что может потребовать проведения выскабливания.
к. плодное яйцо остается небольшого размера. Перед процедурой необходимо исследовать мазок на степень чистоты влагалища. При признаках воспаления проводится санация местными средствами. Вакуум-аспирация поводится в амбулаторных условиях, госпитализация в отделение гинекологии не требуется. После процедуры есть вероятность инфекционных осложнений, кровотечения и сохранения остатков эмбриональных тканей, что может потребовать проведения выскабливания.
Для кюретажа полости матки женщина госпитализируется в гинекологическое отделение после предварительного обследования. Процедура проводится под общей анестезией и требует наблюдения медперсонала в течение нескольких дней после нее. В послеоперационном периоде обязательно назначается антибиотикопрофилактика, чтобы снизить риск инфекционных осложнений, утеротоники для улучшения сократимости матки.
Реабилитация
Единичный случай анэмбрионии не представляет опасности, но при его повторении или другом типе прерывания гестации на маленьком сроке необходимо тщательное обследование и реабилитация. У большинства женщин имеются выраженные симптомы хронического эндометрита или наблюдается его латентное течение. Поэтому назначаются антибиотики широкого спектра действия.
У большинства женщин имеются выраженные симптомы хронического эндометрита или наблюдается его латентное течение. Поэтому назначаются антибиотики широкого спектра действия.
Для коррекции метаболических и функциональных нарушений в эндометрии применяют противовоспалительные препараты, ферменты, иммуномодуляторы, назначают курсы физиотерапии. Для восстановления гормональной регуляции в течение 3-6 месяцев применяют комбинированные оральные контрацептивы. Планирование новой беременности проводится после тщательной прегравидарной подготовки.
Прогноз и профилактика
Для жизни женщины и последующей реализации репродуктивной функции прогноз благоприятный. После восстановления эндометрия и устранения возможных причин патологии можно планировать зачатие. Для профилактики анэмбрионии необходимо остерегаться действия внешних неблагоприятных факторов, избегать употребления токсичных веществ, алкоголя, курения. При подозрении на половые инфекции их нужно своевременно лечить. Женщинам за 2 месяца до зачатия необходимо начинать принимать фолиевую кислоту и продолжать курс до конца первого триместра.
Женщинам за 2 месяца до зачатия необходимо начинать принимать фолиевую кислоту и продолжать курс до конца первого триместра.
Неразвивающаяся беременность: причины и риски
К сожалению, не каждая беременность заканчивается родами. Грамотная медицинская помощь женщине в профилактике отклонений – залог успеха.
Когда к врачу приходит женщина, пережившая неразвивающуюся беременность, она задает два вопроса – почему это случилось со мной? Что мне сделать, чтобы это не повторилось?
К сожалению, не каждая беременность заканчивается родами. Иногда при очередном обследовании женщине сообщают, что беременность перестала развиваться. Любая прервавшаяся беременность носит драматический характер. Чем больше срок беременности, тем больнее ощущается потеря и сильнее физиологические последствия.
И сегодня мы поговорим про неразвивающуюся беременность.
Неразвивающаяся беременность – один из видов невынашивания беременности. Оно происходит, когда плод перестает развиваться и погибает, при том что начало беременности было таким, как и положено.
Оно происходит, когда плод перестает развиваться и погибает, при том что начало беременности было таким, как и положено.
К термину «неразвивающаяся беременность» относится два типа патологии: гибель сформировавшегося эмбриона и анэмбриония (пустое плодное яйцо).
Произойти это может как на ранних сроках беременности, так и в более позднем периоде.
Около 80 % прерываний происходит до 12 недель беременности, одна треть этих беременностей прерывается до 8 недель по типу анэмбрионии (отсутствие эмбриона).
При задержке погибшего эмбриона в полости матки возникает воспалительная реакция для отторжения отмерших ворсин хориона, что может привести к эндометриту (воспалению полости матки).
Ранняя реабилитация, выявление причин и соответствующее лечение, планирование следующей беременности в значительной степени уменьшает риск повторных осложнений.
Какие могут быть причины?
-Генетические факторы: нарушения при развитии и формировании эмбриона, врожденные пороки развития, несовместимые с жизнью. Около 50 % спорадических ранних прерываний обусловлено хромосомными дефектами.
Около 50 % спорадических ранних прерываний обусловлено хромосомными дефектами.
— Дефекты матки: врожденные, анатомические аномалии, миомы, синехии, патологические состояния эндометрия.
— Эндокринные причины: недостаточность прогестерона (гормона беременности), ожирение, синдром поликистозных яичников, снижение гормонов щитовидной железы и др.
— Острые и хронические инфекционные заболевания: листериоз, сифилис, хламидиоз, генитальные инфекции, токсоплазмоз, ОРВИ, ВИЧ, туберкулез, лихорадка более 38С.
— Нарушение системы гемостаза: антифосфолипидный синдром, наследственные тромбофилии, гипергомоцистеинемия.
— Хронические заболевания матери: ожирение, заболевания щитовидной железы, некомпенсированный сахарный диабет, артериальная гипертензия, целиакия и др.
— Употребление никотина, алкоголя, избыточное употребление кофеина (больше 5 чашек кофе в день).
— Применение ряда лекарственных средств (итроконазола, метотрексата, НПВС, ретиноидов, пароксетина, венфлаксина и др. )
)
Какие могут быть симптомы?
— Прекращение субъективных признаков беременности.
— Слабость, головокружение, повышение температуры тела.
— Отсутствие динамики прироста ХГЧ.
— Несоответствие размеров эмбриона гестационным срокам по УЗИ.
С чего начать планирование следующей беременности?
— Диагностика и лечение эндометрита.
— Цитогенетическое исследование эмбриона, кариотипа родителей.
— Диагностика генитальных инфекций.
— Гормональный статус.
— УЗИ органов малого таза.
— Исследование гемостаза.
— Восполнение дефицитов в организме.
— Иммунологические исследования.
Необходимо понимать, что даже после нескольких прервавшихся беременностей подряд у женщины есть все шансы на рождение здорового ребенка.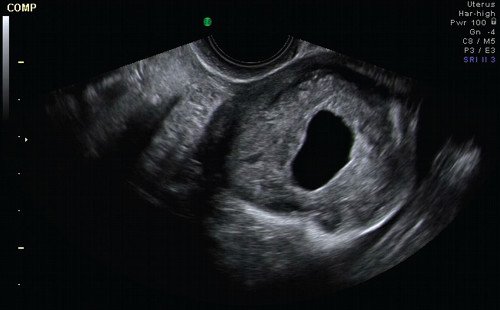 Грамотная медицинская подготовка к следующей беременности – залог успеха. Доктора нашей клиники за многие годы работы научились сопровождать женщин с привычным невынашиванием, правильно готовить к беременности, профилактировать все возможные отклонения и в конце концов «донашивать» долгожданного ребенка.
Грамотная медицинская подготовка к следующей беременности – залог успеха. Доктора нашей клиники за многие годы работы научились сопровождать женщин с привычным невынашиванием, правильно готовить к беременности, профилактировать все возможные отклонения и в конце концов «донашивать» долгожданного ребенка.
Если вы столкнулись с невынашиванием беременности и не знаете, что делать дальше, наша команда готова вам помочь!
Чебакова Вилена Юрьевна, врач акушер-гинеколог, гемостазиолог, перинатолог. Специализируется на проблемах невынашивания беременности. Записаться к доктору можно по тел. 95-55-63.
г. Омск, ул. Волочаевская, 11/1
Лицензия №ЛО-55-01-001408 от 29.05.2014г.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ.
НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
реклама
Генетическая диагностика ворсин хориона замершей беременности / Москва
Специалисты Клинического госпиталя на Яузе проводят генетическое исследование клеток ворсин хориона неразвивающейся (замершей) беременности, которое необходимо для установления/исключения генетической патологии, как причины выкидыша.
Данная диагностика позволяет акцентировать внимание на одной из самых частых причин нарушения развития беременности и дает возможность составить тактику дальнейшего обследования и лечения.
- 12–15% всех клинически установленных беременностей прерываются самопроизвольным выкидышем
- 65–70% частота выявляемых хромосомных аномалий при самопроизвольных абортах до 10-й недели, а до 12-й недели — 35–45%;
- 99% и выше эффективность определения численных хромосомных нарушений молекулярно-генетическими методами
Записаться на процедуру
Что такое неразвивающаяся беременность
О неразвивающейся беременности говорят, когда эмбрион/плод прекращает свое развитие и погибает в сроке до 28 недель. Частая причина гибели плода — нарушения в кариотипе. В большинстве случаев (93,6%) гибель эмбриона происходит из-за спонтанных мутаций в кариотипе, а 6,4% — по вине структурных перестроек хромосом.
Кариотип — это хромосомный набор, в норме содержащий 46 хромосом, в котором заложены не только информация о внешнем виде человека, но и о том, как человеческий эмбрион должен развиваться с момента зачатия.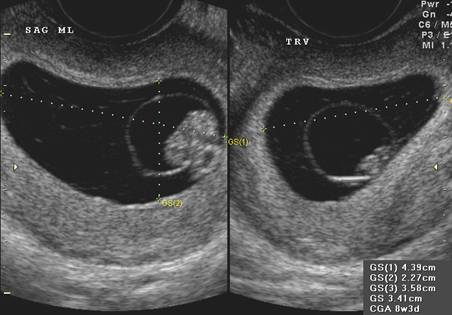 За некоторым исключением, при наличии хромосомных нарушений эмбрион останавливается в развитии и погибает внутриутробно. Срок, на котором происходит гибель плода, зависит от типа хромосомной патологии.
За некоторым исключением, при наличии хромосомных нарушений эмбрион останавливается в развитии и погибает внутриутробно. Срок, на котором происходит гибель плода, зависит от типа хромосомной патологии.
Хорион представляет собой ворсинчатую оболочку плодного яйца, которая к 16-й неделе беременности трансформируется в плаценту, осуществляющую питание плода. Хромосомный набор хориона соответствует кариотипу плода, поэтому генетическое исследование ворсин хориона может выявить хромосомные нарушения, ставшие причиной неразвивающейся беременности.
Кому проводится исследование
Генетическая диагностика клеток ворсин хориона замершей беременности показана:
- при привычном невынашивании беременности в первом триместре;
- при выкидышах неустановленного генеза.
Неразвивающаяся беременность: проблема предгравидарной подготовки и снижения репродуктивных потерь
Невынашивание беременности — проблема, значение которой не только не уменьшается со временем, но, пожалуй, даже возрастает.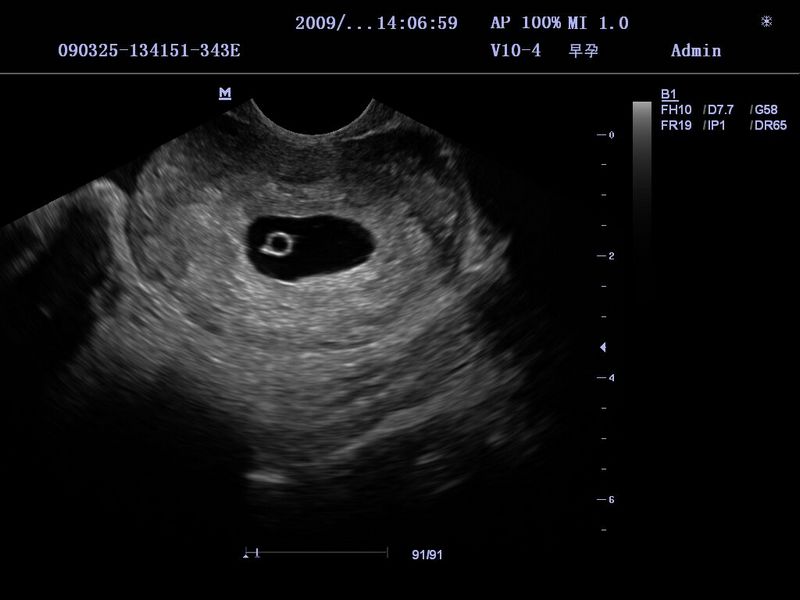 Население Европы в целом и России в частности достаточно быстро стареет. К 2015 г. 46 % женщин будут старше 45 лет [1–3]. При этом если в высокоразвитых странах возрастная разница между средней продолжительностью жизни мужчин и женщин составляет 4–5 лет, то в России в последние годы — 12–14 лет. Таким образом, Россия медленно превращается в страну пожилых одиноких женщин [4].
Население Европы в целом и России в частности достаточно быстро стареет. К 2015 г. 46 % женщин будут старше 45 лет [1–3]. При этом если в высокоразвитых странах возрастная разница между средней продолжительностью жизни мужчин и женщин составляет 4–5 лет, то в России в последние годы — 12–14 лет. Таким образом, Россия медленно превращается в страну пожилых одиноких женщин [4].
В настоящее время, по официальным данным, в России женщины составляют 53 % населения [5]. Из них только 45,7 % (36 млн) находятся в репродуктивном возрасте. Причем поскольку под репродуктивным статистики понимают возрастной диапазон от 15 до 49 лет [5], реальное число женщин, находящихся в активном репродуктивном возрасте, значительно меньше. При этом, по данным Министерства здравоохранения и социального развития РФ за 2004 г., нормальные роды составили лишь 31,2 % [6]. И ситуация вряд ли будет улучшаться, поскольку в первые десятилетия нового века в активную фазу репродукции вступает популяция женщин, имеющая серьезные проблемы с репродуктивным здоровьем [7].
Среди различных форм невынашивания беременности особое место занимает несостоявшийся выкидыш (missed abortion), т.е. гибель эмбриона или плода в раннем сроке с длительной задержкой его в полости матки — неразвивающаяся беременность (НБ).
В МКБ-10 (1995) введена специальная рубрика «Беременность с абортивным исходом», где выделены формулировка и код отдельных форм ранней патологии беременности. Согласно данной классификации, погибшее плодное яйцо (анэмбриония) (син.: blighted ovum, anembryonic pregnancy, empty sac) представляет собой пустой зародышевый мешок вследствие аплазии или ранней резорбции эмбриобласта. Несостоявшийся выкидыш (missed abortion) — ранняя внутриутробная гибель и задержка плода в полости матки. В научной отечественной литературе в качестве синонимов данных терминов используются понятия «неразвивающаяся» или «замершая беременность».
Удельный вес данной патологии в структуре репродуктивных потерь довольно высок: 10–20 % [8]. В 1847 г. H. Oldham и A. MacClintok впервые для описания внутриутробной гибели плода без его элиминации из полости матки в сроке беременности более 6–7 мес. применили термин missed labour, а в 1872 г. был предложен другой термин — missed abortion, используемый акушерами-гинекологами до настоящего времени для обозначения аналогичной ситуации, при которой гестационный срок был менее 6–7 нед. [1]. Внутриутробная задержка погибшего плода или эмбриона является основной причиной возникновения синдрома мертвого плода. Это патологическое состояние, характеризующееся угнетением сократительной деятельности матки и гемостазиологическими нарушениями в организме матери [9–11]. Как правило, в I триместре в 75 % случаев сначала происходит гибель эмбриона и только потом могут наблюдаться явления угрозы прерывания беременности или выкидыш. Для НБ характерно отсутствие каких-либо пролиферативных и метаболических процессов с участием клеточно-тканевых элементов плодного пузыря в связи с их далеко зашедшими дистрофическими и некробиотическими изменениями.
MacClintok впервые для описания внутриутробной гибели плода без его элиминации из полости матки в сроке беременности более 6–7 мес. применили термин missed labour, а в 1872 г. был предложен другой термин — missed abortion, используемый акушерами-гинекологами до настоящего времени для обозначения аналогичной ситуации, при которой гестационный срок был менее 6–7 нед. [1]. Внутриутробная задержка погибшего плода или эмбриона является основной причиной возникновения синдрома мертвого плода. Это патологическое состояние, характеризующееся угнетением сократительной деятельности матки и гемостазиологическими нарушениями в организме матери [9–11]. Как правило, в I триместре в 75 % случаев сначала происходит гибель эмбриона и только потом могут наблюдаться явления угрозы прерывания беременности или выкидыш. Для НБ характерно отсутствие каких-либо пролиферативных и метаболических процессов с участием клеточно-тканевых элементов плодного пузыря в связи с их далеко зашедшими дистрофическими и некробиотическими изменениями. Данная ситуация усугубляется ареактивностью матки, которая не отторгает погибший плод. Характерным клиническим признаком замершей беременности является стертая картина субъективных проявлений нарушения беременности на фоне стабилизации размеров матки и их несоответствия сроку беременности.
Данная ситуация усугубляется ареактивностью матки, которая не отторгает погибший плод. Характерным клиническим признаком замершей беременности является стертая картина субъективных проявлений нарушения беременности на фоне стабилизации размеров матки и их несоответствия сроку беременности.
Причины замершей беременности многочисленны и нередко комплексны. В повседневной практике часто бывает трудно установить конкретный фактор, приведший к данной патологии, так как этому мешает мацерация тканей после смерти плода, что затрудняет их генетическое и морфологическое исследование.
Хромосомные аномалии у партнеров — пожалуй, единственная не вызывающая сомнений причина НБ. Гибель эмбриона может быть обусловлена патологическим развитием зиготы, эмбриона, плода или структурными нарушениями в генетической программе развития плаценты [1, 2, 12].
Особая роль в этиологии НБ принадлежит хромосомным аберрациям [3–5]. Основное число эмбрионов с аберрантным кариотипом гибнет в первые недели беременности.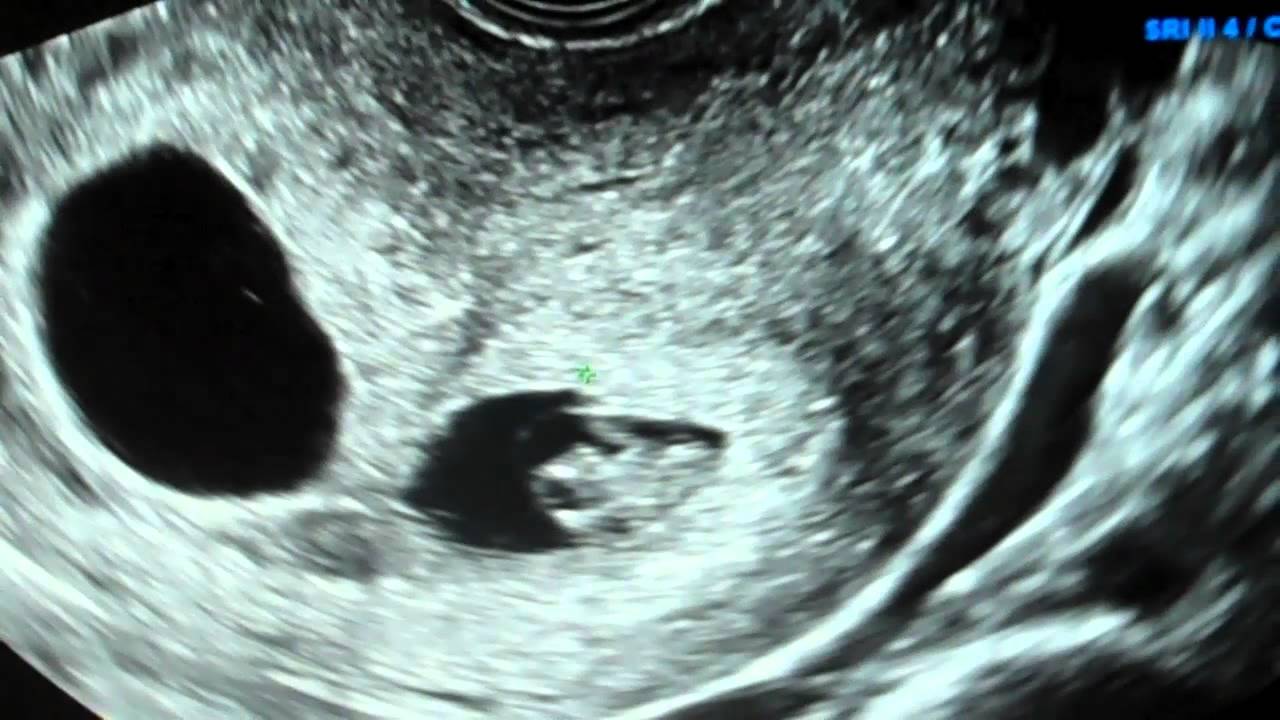 Так, в первые 6–7 нед. беременности аномальный кариотип имеют 60–75 % абортусов, в 12–17 нед. — 20–25 %, в 17–28 нед. — только 2–7 %. Среди хромосомных аберраций у абортусов 45–55 % составляют аутосомные трисомии, 20–30 % — моносомия 45ХО, 15–20 % — триплоидия и 5 % — тетраплоидия. Аутосомная трисомия ответственна более чем за половину патологических кариотипов. При этом, как правило, эмбрион отсутствует или имеет множественные пороки развития; хорионическая полость пустая и маленькая [13]. Большинство аутосомных трисомий являются результатом отсутствия расхождения хромосом во время первого митотического деления овоцита, причем частота этого явления возрастает с возрастом матери. Следует отметить, что возраст матери не имеет решающего значения для других хромосомных аномалий, являющихся причиной остановки развития беременности [14]. В 20–25 % наблюдений с патологией кариотипа имеет место моносомия. Моносомия Х вызывает аплазию эмбриона, от которого нередко сохраняется лишь остаток пуповинного тяжа, или же сохранившийся эмбрион находится в состоянии выраженной водянки [13, 14].
Так, в первые 6–7 нед. беременности аномальный кариотип имеют 60–75 % абортусов, в 12–17 нед. — 20–25 %, в 17–28 нед. — только 2–7 %. Среди хромосомных аберраций у абортусов 45–55 % составляют аутосомные трисомии, 20–30 % — моносомия 45ХО, 15–20 % — триплоидия и 5 % — тетраплоидия. Аутосомная трисомия ответственна более чем за половину патологических кариотипов. При этом, как правило, эмбрион отсутствует или имеет множественные пороки развития; хорионическая полость пустая и маленькая [13]. Большинство аутосомных трисомий являются результатом отсутствия расхождения хромосом во время первого митотического деления овоцита, причем частота этого явления возрастает с возрастом матери. Следует отметить, что возраст матери не имеет решающего значения для других хромосомных аномалий, являющихся причиной остановки развития беременности [14]. В 20–25 % наблюдений с патологией кариотипа имеет место моносомия. Моносомия Х вызывает аплазию эмбриона, от которого нередко сохраняется лишь остаток пуповинного тяжа, или же сохранившийся эмбрион находится в состоянии выраженной водянки [13, 14].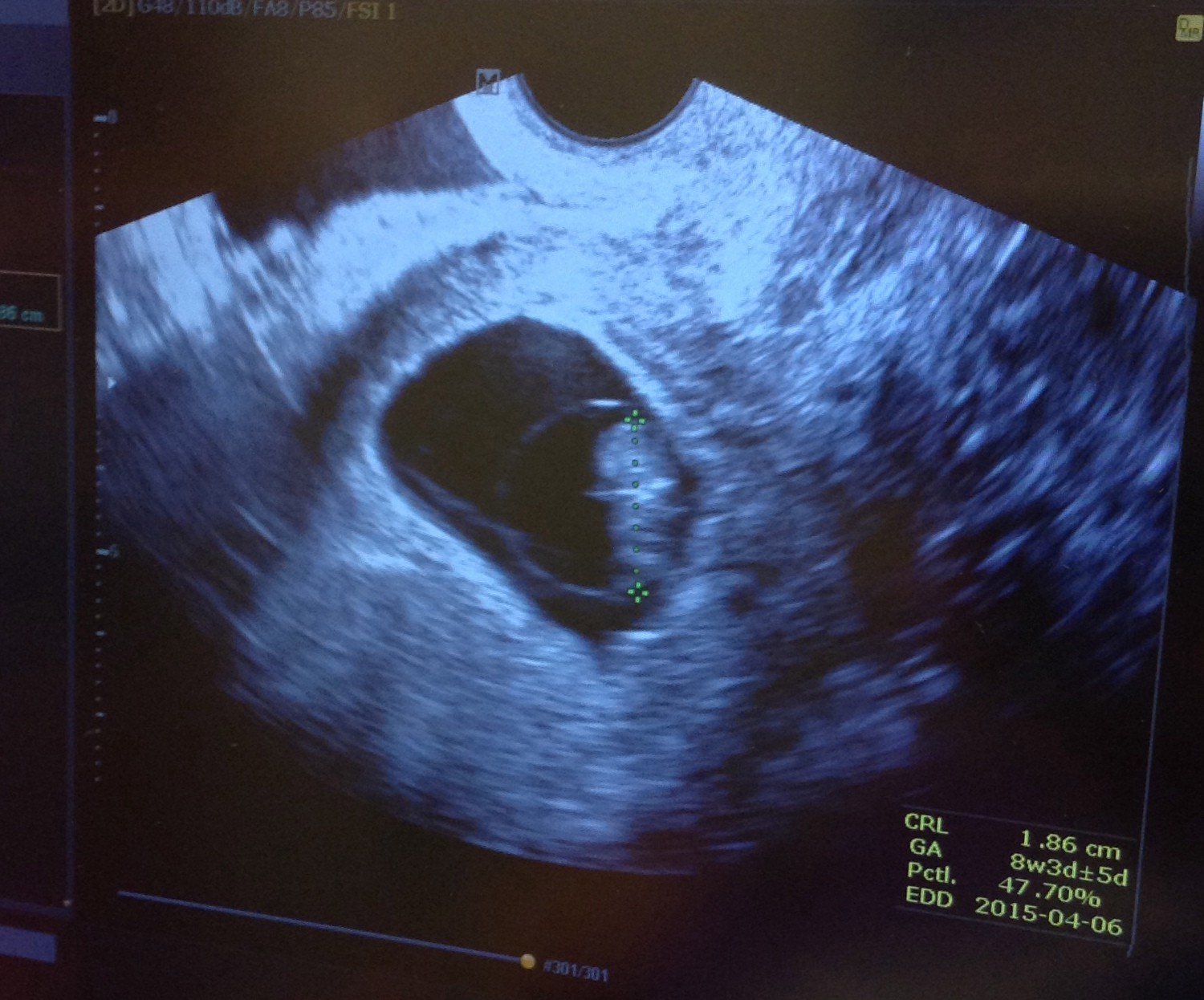 При моносомии 98 % беременностей заканчиваются выкидышем и только 2 % — родами ребенка с синдромом Тернера [14]. Триплоидия и тетраплоидия встречаются с умеренной частотой, но те случаи триплоидии, при которых имеет место двойной родительский компонент, обычно приводят к частичному пузырному заносу, клинически проявляющемуся в более поздние сроки беременности. Важной структурной патологией хромосом является транслокация (2–10 %), которая может передаваться одним из родителей — сбалансированным носителем. Сбалансированную (компенсированную) транслокацию следует подозревать в тех случаях, когда в анамнезе у супругов есть указания на повторные неразвивающиеся беременности или самопроизвольные выкидыши. Среди прочих видов нарушений кариотипа — различные формы мозаицизма, двойные трисомии и другая редкая патология. Хромосомная патология человека зависит не только от интенсивности мутационного процесса, но и от эффективности отбора. С возрастом отбор ослабевает, поэтому чаще встречаются аномалии развития [13, 14].
При моносомии 98 % беременностей заканчиваются выкидышем и только 2 % — родами ребенка с синдромом Тернера [14]. Триплоидия и тетраплоидия встречаются с умеренной частотой, но те случаи триплоидии, при которых имеет место двойной родительский компонент, обычно приводят к частичному пузырному заносу, клинически проявляющемуся в более поздние сроки беременности. Важной структурной патологией хромосом является транслокация (2–10 %), которая может передаваться одним из родителей — сбалансированным носителем. Сбалансированную (компенсированную) транслокацию следует подозревать в тех случаях, когда в анамнезе у супругов есть указания на повторные неразвивающиеся беременности или самопроизвольные выкидыши. Среди прочих видов нарушений кариотипа — различные формы мозаицизма, двойные трисомии и другая редкая патология. Хромосомная патология человека зависит не только от интенсивности мутационного процесса, но и от эффективности отбора. С возрастом отбор ослабевает, поэтому чаще встречаются аномалии развития [13, 14].
В эндометрии увеличивается процент классических естественных киллеров (ЕК) (СD16+) [15]. В децидуальной ткани также увеличивается содержание активированных цитотоксических ЕК (CD57+), продуцирующих эмбриотоксические цитокины, и уменьшается число клеток, продуцирующих трансформирующий фактор роста b2 (ТФР-b2), оказывающий иммуносупрессивное действие [16]. Предполагается, что изменения в субпопуляции клеток СD56+ являются одним из основных механизмов выкидыша с нормальным генотипом [17]. Эндометрий женщин, которые не имели повторных выкидышей, продуцирует Th3 (цитокины ИЛ-4 и ИЛ-6), тогда как цитокины, продуцируемые Th2 (типа ИЛ-2, ИЛ‑12 и ИФН-g), преобладают в эндометрии женщин, страдающих привычным невынашиванием неясной этиологии [18]. Приблизительно у 25 % женщин с необъяснимым привычным выкидышем обнаружено усиление иммунного и воспалительного ответов на трофобластические антигены [19] и преимущественная секреция эмбриотоксических цитокинов Th2 [20]. S. Ho и соавт. [21] показали, что провоспалительные цитокины (ИФН-g и ФНО-a) стимулируют апоптоз ворсинчатого цитотрофобласта. ИЛ-2 может повреждать трофобласт, способствуя превращению ЕК в лимфокинактивированные киллеры. ИФН-g активирует макрофаги к продукции ФНО-a и ИЛ-12, которые, в свою очередь, стимулируют ЕК. Синтезированный макрофагами ИЛ-1 активирует Т-клетки и способствует дальнейшей продукции цитокинов (цитокиновый каскад) моноцитами, макрофагами и эпителиальными клетками. Активированные макрофаги могут продуцировать NO, токсичный для трофобласта. Однако остается неясным, действительно ли ЕК или макрофаги оказывают цитотоксическое действие на клетки трофобласта [22]. Мишенями для макрофагов и ЕК являются скорее клетки эндотелия, чем трофобласт. Высокие уровни ИЛ-1, ИФН-g и ФНО-a активируют свертывание крови, которой снабжается развивающийся эмбрион [23].
ИЛ-2 может повреждать трофобласт, способствуя превращению ЕК в лимфокинактивированные киллеры. ИФН-g активирует макрофаги к продукции ФНО-a и ИЛ-12, которые, в свою очередь, стимулируют ЕК. Синтезированный макрофагами ИЛ-1 активирует Т-клетки и способствует дальнейшей продукции цитокинов (цитокиновый каскад) моноцитами, макрофагами и эпителиальными клетками. Активированные макрофаги могут продуцировать NO, токсичный для трофобласта. Однако остается неясным, действительно ли ЕК или макрофаги оказывают цитотоксическое действие на клетки трофобласта [22]. Мишенями для макрофагов и ЕК являются скорее клетки эндотелия, чем трофобласт. Высокие уровни ИЛ-1, ИФН-g и ФНО-a активируют свертывание крови, которой снабжается развивающийся эмбрион [23].
Цитокиновый каскад может быть запущен не только инфекционным агентом, но и эндогенными причинами (гипоксия, гормоны и др.). Среди причин замершей беременности следует выделить эндокринные факторы — нарушение образования и гипофункцию желтого тела, связанную с дефицитом прогестерона и слабой децидуализацией стромы эндометрия.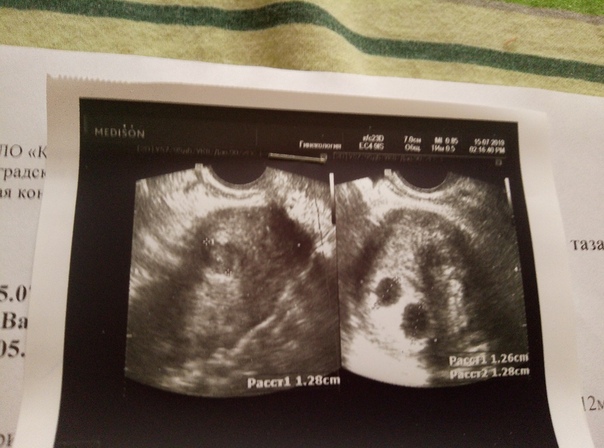 Недостаточность первой волны инвазии цитотрофобласта нередко сочетается с хромосомными аномалиями, что является следствием дефекта ответственного за этот процесс гена либо нарушения общей генетической программы развития эмбриона и плаценты [1].
Недостаточность первой волны инвазии цитотрофобласта нередко сочетается с хромосомными аномалиями, что является следствием дефекта ответственного за этот процесс гена либо нарушения общей генетической программы развития эмбриона и плаценты [1].
Не при всех эндокринных заболеваниях наблюдается внутриутробная гибель эмбриона (плода). Гиперандрогения (синдром Штейна — Левенталя, адреногенитальный синдром), гипо- и гиперфункция щитовидной железы способствуют недостаточной подготовке эндометрия к беременности и неполноценной имплантации плодного яйца, что требует проведения специфической гормональной коррекции. Нередко гибель эмбриона (плода) возникает при наличии сахарного диабета у матери, что диктует необходимость подготовки к планируемой беременности [24].
Одним из вариантов аутоиммунных нарушений является антифосфолипидный синдром (АФС). В I триместре беременности обсуждается роль прямого повреждающего воздействия антифосфолипидных антител на ткань трофобласта с последующим спонтанным прерыванием беременности. Антифосфолипидные антитела изменяют адгезивные характеристики предимплантационной морулы (заряд), усиливают протромботические механизмы и десинхронизируют процессы фибринолиза и фибринообразования, что приводит к дефектам имплантации и снижению глубины децидуальной инвазии трофобласта. Антифосфолипидные антитела напрямую взаимодействуют с синци- тиотрофобластом и цитотрофобластом и ингибируют межклеточное слияние клеток трофобласта. Кроме того, антифосфолипидные антитела подавляют продукцию хорионического гонадотропина и усиливают тромботические тенденции за счет предоставления матриц для реакций свертывания.
Антифосфолипидные антитела изменяют адгезивные характеристики предимплантационной морулы (заряд), усиливают протромботические механизмы и десинхронизируют процессы фибринолиза и фибринообразования, что приводит к дефектам имплантации и снижению глубины децидуальной инвазии трофобласта. Антифосфолипидные антитела напрямую взаимодействуют с синци- тиотрофобластом и цитотрофобластом и ингибируют межклеточное слияние клеток трофобласта. Кроме того, антифосфолипидные антитела подавляют продукцию хорионического гонадотропина и усиливают тромботические тенденции за счет предоставления матриц для реакций свертывания.
Для АФС характерна гибель плода после 10 недель беременности. Наличие высокого уровня антител нарушает нормальное формирование синцитиотрофобласта и приводит к прерыванию беременности [12, 25]. При НБ в 13 % случаев в соскобе со стенок полости матки преобладали морфологические изменения: тяжелые реологические нарушения по типу ретроплацентарной гематомы, расслаивающие кровоизлияния с различной давностью их образования [26].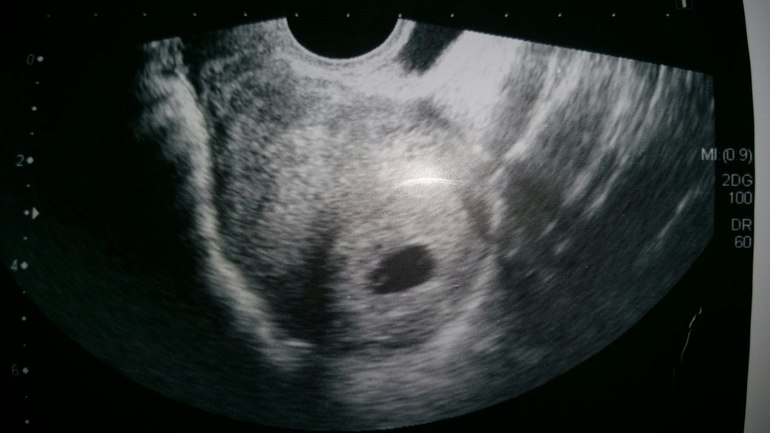 У пациенток с АФС и неблагоприятным исходом беременности отмечено более высокое содержание Т-лимфоцитов, активированных CD8+, В-лимфоцитов и цитотоксических клеток CD57+ и CD16+ [27]. Установлено, что факторами риска развития НБ являются ранний возраст начала половой жизни, воспалительные заболевания гениталий, высокая частота абортов, внутриматочная контрацепция [1, 2].
У пациенток с АФС и неблагоприятным исходом беременности отмечено более высокое содержание Т-лимфоцитов, активированных CD8+, В-лимфоцитов и цитотоксических клеток CD57+ и CD16+ [27]. Установлено, что факторами риска развития НБ являются ранний возраст начала половой жизни, воспалительные заболевания гениталий, высокая частота абортов, внутриматочная контрацепция [1, 2].
Другие факторы, приводящие к внутриутробной гибели эмбриона (плода). Лишь 10 % случаев раннего прерывания беременности связаны с заболеваниями матери, например с острой инфекцией. Чаще хронические инфекционные заболевания матери не ведут к внутриутробной гибели плода, но вызывают фетопатии, способствующие внутриутробной смерти под влиянием других факторов. Весьма наглядным в этом плане примером являются пороки сердца.
По данным Н.М. Подзолковой и соавт. [27], у 52,5 % пациенток с неразвивающейся беременностью, согласно результатам полимеразной цепной реакции, выявлена смешанная вирусно-бактериальная флора, в 20 % случаев — моноинфекция, а в остальных случаях — микст-инфекции.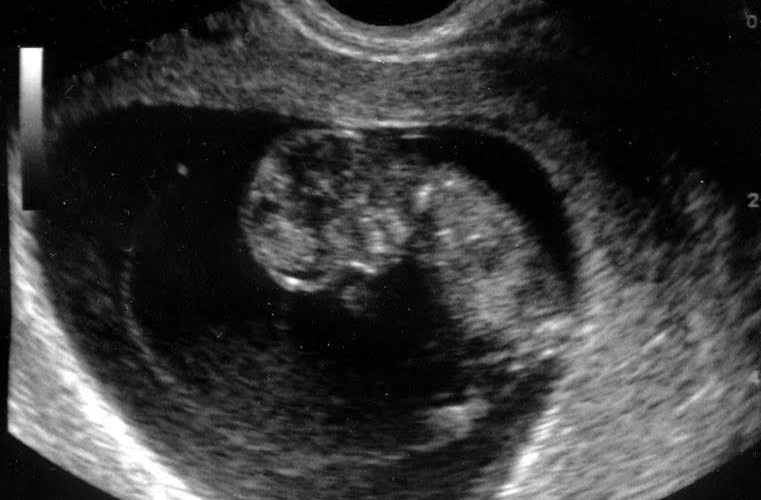 При анэмбрионии обнаружено сочетание вируса с мико- и уреаплазмами (42,8 %), гонококками (33,3 %), хламидиями (23,8 %). Отмечается преобладание герпесвирусной инфекции (28 %) над цитомегаловирусной (10,5 %). Обнаружены мико- и уреа- плазмы — 36,6 %, хламидии — 33,3 %, гонококки — 17,5 %, трихомонады — 7 %. Хламидийная инфекция определялась у 51,6–57,1 % пациенток с невынашиванием беременности [28].
При анэмбрионии обнаружено сочетание вируса с мико- и уреаплазмами (42,8 %), гонококками (33,3 %), хламидиями (23,8 %). Отмечается преобладание герпесвирусной инфекции (28 %) над цитомегаловирусной (10,5 %). Обнаружены мико- и уреа- плазмы — 36,6 %, хламидии — 33,3 %, гонококки — 17,5 %, трихомонады — 7 %. Хламидийная инфекция определялась у 51,6–57,1 % пациенток с невынашиванием беременности [28].
В исследованиях Е.Н. Зарубиной и Е.Н. Фомичевой [29] частота хламидиоза у женщин с привычным невынашиванием была в 2–3 раза выше, чем в общей популяции.
В работах K. Ault и соавт. [30] сообщается о действии хламидий через воспалительные цитокины. У 62,5 % беременных с привычным невынашиванием и НБ в анамнезе обнаружены специфические анти-ЦМВ — иммуноглобулины класса IgM [26, 31]. Особенностью этой инфекции является то, что антитела не предотвращают реактивацию, так же как и при цитомегаловирусной инфекции. У пациенток с прерыванием по типу неразвивающейся беременности хронический эндометрит обусловлен персистенцией вирусов (вирус простого герпеса, цитомегаловирус и др. ). Не менее интересна этиологическая связь невынашивания беременности с хронической формой Коксаки-вирусной инфекции. Основным звеном патогенеза этой инфекции считают тканевую гипоксию, показана связь энтеровирусов с развитием аутоиммунных заболеваний с гемостазиологическими изменениями: циркулирующие иммунные комплексы, присутствующие в кровотоке длительное время, вызывают изменения в сосудах, в том числе в плаценте [14].
). Не менее интересна этиологическая связь невынашивания беременности с хронической формой Коксаки-вирусной инфекции. Основным звеном патогенеза этой инфекции считают тканевую гипоксию, показана связь энтеровирусов с развитием аутоиммунных заболеваний с гемостазиологическими изменениями: циркулирующие иммунные комплексы, присутствующие в кровотоке длительное время, вызывают изменения в сосудах, в том числе в плаценте [14].
Среди факторов, приводящих к перинатальной патологии и антенатальной гибели плода, возросла роль эндокринной патологии, в том числе гиперандрогении различного генеза [32–34, 36, 37]. Этиологическим фактором развития заболевания является генетически обусловленная, связанная с системой HLA неполноценность ферментных систем в коре надпочечников и/или яичников либо их одновременное нарушение, обусловленное единством эмбрионального происхождения (из единого зачатка целомического мезотелия). В результате наблюдается снижение уровня нормальных продуктов стероидогенеза и увеличение продукции андрогенов.
Формы гиперандрогении с преимущественным поражением надпочечников, яичников или обоих органов по существу представляют собой проявление клинического полиморфизма единой патологии, зависящей от длительности и глубины патологического процесса и имеющей одну первопричину — нарушение гипоталамо-гипофизарно-надпочечниково-яичниковых взаимоотношений на различных этапах развития женского организма [36].
Одной из особенностей клинического проявления гиперандрогении является наличие так называемых стертых форм [38, 39]. Такая неклассическая ее форма присутствует почти у одного процента общей популяции [36]. Клинические проявления в этом случае отсутствуют или крайне незначительны. Частота патологии беременности при гиперандрогении, по данным различных авторов, составляет от 21 до 48 % [33, 35, 36]. По данным ряда авторов, среди гормональных причин прерывания беременности в I триместре основными являются гиперандрогения и гипофункция яичников [40, 41]. 21–32 % случаев невынашивания беременности обусловлены гиперандрогенией. Из них гиперандрогения надпочечникового происхождения — у 30 %, яичникового генеза — у 12,1 % и смешанного генеза — у 57,9 % женщин с НБ. По данным А.Т. Раисовой, В.Г. Орловой (1990) [42], среди женщин с явлениями гирсутизма в 6 раз чаще наблюдали ранние самопроизвольные выкидыши, в 10 раз — НБ. Повышение уровня андрогенов приводит, с одной стороны, к гибели зародыша непосредственно, а с другой стороны — к плацентарной недостаточности [40, 42].
Из них гиперандрогения надпочечникового происхождения — у 30 %, яичникового генеза — у 12,1 % и смешанного генеза — у 57,9 % женщин с НБ. По данным А.Т. Раисовой, В.Г. Орловой (1990) [42], среди женщин с явлениями гирсутизма в 6 раз чаще наблюдали ранние самопроизвольные выкидыши, в 10 раз — НБ. Повышение уровня андрогенов приводит, с одной стороны, к гибели зародыша непосредственно, а с другой стороны — к плацентарной недостаточности [40, 42].
Если оценивать чувствительность эмбриона и плода к повреждающим факторам, то можно сказать, что чем меньше срок беременности, тем эта чувствительность выше. Однако она уменьшается неравномерно на протяжении внутриутробного развития. Выделяют так называемые критические периоды в течении беременности, когда плодное яйцо, эмбрион, плод особенно уязвимы для неблагоприятных условий, в том числе лекарственных: период имплантации (7–12-й день), период эмбриогенеза (3–8-я неделя), период формирования плаценты (до 12 недель), период формирования важнейших функциональных систем плода (20–24-я неделя) [43].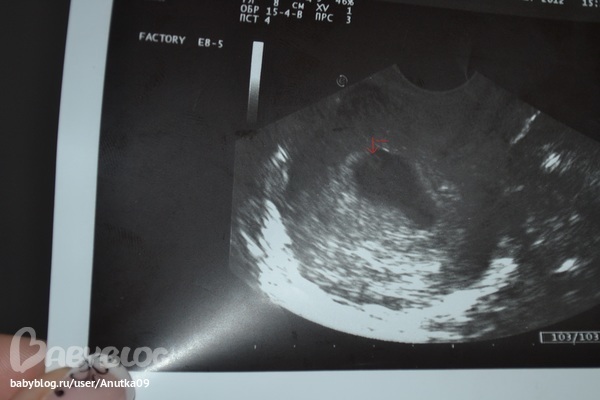
При неразвивающейся беременности определяется стертая картина проявлений нарушения беременности на фоне стабилизации размеров матки и их несоответствия сроку гравидарной аменореи. Матка может иметь нормальные размеры, может быть уменьшена и даже увеличена в случае наличия в полости гематомы. Хорионический гонадотропин находится на предельно низком уровне или даже полностью отсутствует. Постепенно исчезают субъективные признаки беременности (хотя какое-то время после гибели эмбриона или плода пациентка может ощущать себя беременной), периодически отмечаются мажущие кровянистые выделения из половых путей, боли в животе спастического характера. Диагноз неразвивающейся беременности ставится на основании данных ультразвукового сканирования при отсутствии сердцебиения плода. При ультразвуковом исследовании устанавливается несколько вариантов НБ [1, 2, 14].
Наиболее часто встречается анэмбриония, т.е. отсутствие эмбриона в полости плодного яйца после 7 недель беременности. Плодное яйцо имеет меньшие размеры, чем положено по предполагаемому гестационному возрасту, децидуальная оболочка имеет прерывистый контур, эмбрион не визуализируется или же плодное яйцо по размерам соответствует сроку гестации, эмбрион может визуализироваться, но очень маленьких размеров и без сердцебиения.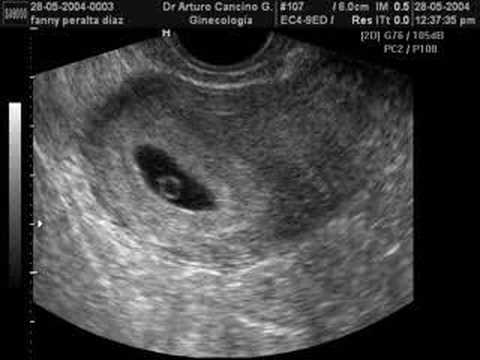 Нередко имеет место ретрохориальная гематома. Если исследование проводится в сроки до 8 недель беременности, то необходимо провести повторное исследование через 7 дней.
Нередко имеет место ретрохориальная гематома. Если исследование проводится в сроки до 8 недель беременности, то необходимо провести повторное исследование через 7 дней.
Другая эхографическая картина неразвивающейся беременности — замерший плод, при котором визуализируется плодное яйцо и эмбрион обычной формы и размеров без признаков жизнедеятельности плода. При более длительном пребывании погибшего эмбриона в матке визуализация эмбриона невозможна, признаки его жизнедеятельности отсутствуют. Размеры матки отстают от срока беременности, структура плодного яйца резко изменена — отмечаются деформация, нечеткие контуры и форма плодного яйца, наличие множественных перетяжек и отдельных разрозненных эхоструктур.
При ультразвуковом исследовании можно выявить особую форму неразвивающейся беременности — многоплодие в ранние сроки. Нередко у таких женщин отмечается резорбция одного из эмбрионов при нормальном развитии другого. Чаще регресс плодного яйца происходит по типу анэмбрионии, реже — по типу внутриутробной гибели одного из плодов (при дихориальной двойне).
Дифференциальную диагностику при неразвивающейся беременности необходимо проводить с начавшимся самопроизвольным выкидышем и трофобластической болезнью.
Гибель эмбриона (плода) не всегда сопровождается быстрым самопроизвольным изгнанием из матки. Отсутствие каких-либо пролиферативных и метаболических процессов со стороны клеточно-тканевых элементов плодного пузыря в связи с их далеко зашедшими дистрофическими и некробиотическими изменениями усугубляется ареактивностью матки, которая не отторгает погибший плод. Часто наблюдаются случаи, когда погибшее плодное яйцо задерживается в матке на неопределенно долгое время.
Чаще всего происходит постепенное отторжение погибшего плодного яйца с помощью фибринозно-лейкоцитарной экссудативной реакции в ответ на некротизированную ткань. В ходе этого процесса наряду с фибрином и лейкоцитами из сосудов эндометрия выделяются трофобластические, тромбопластические субстанции, эритроциты, что ведет к постоянным мажущим кровянистым выделениям из матки. Тело матки становится мягким, тонус миометрия исчезает, шейка приоткрывается. Все признаки беременности (цианоз влагалища, шейки матки) исчезают.
Тело матки становится мягким, тонус миометрия исчезает, шейка приоткрывается. Все признаки беременности (цианоз влагалища, шейки матки) исчезают.
При длительном (2–4 недели и более) нахождении погибшего эмбриона в матке возникает аутолиз, в кровоток пациентки попадают тромбопластические субстанции и развивается ДВС-синдром. Все это является риском развития тяжелого коагулопатического кровотечения при попытке прерывания беременности.
Трудности, возникающие при удалении мертвого плода, могут быть обусловлены предлежанием хориона, плаценты, расположенных в области внутреннего зева матки. Перед выскабливанием матки необходимо исследовать состояние системы гемостаза (развернутая коагулограмма). При выявленных нарушениях (гиперагрегация, гиперкоагуляция, ДВС-синдром) необходима корригирующая терапия (свежезамороженная плазма и другие компоненты). Купированию гемостазиологических нарушений на уровне сосудисто-тромбоцитарного звена способствует применение дицинона и АТФ. В послеоперационном периоде показана антиагрегантная и антикоагулянтная терапия (трентал, курантил, фраксипарин). Энергетический потенциал матки восстанавливают назначением глюкозы, витаминов, хлорида кальция в сочетании со спазмолитическими препаратами.
Энергетический потенциал матки восстанавливают назначением глюкозы, витаминов, хлорида кальция в сочетании со спазмолитическими препаратами.
Задержка погибшего эмбриона в полости матки представляет угрозу не только для здоровья, но и для жизни женщины, поэтому требует активной тактики. Как только поставлен диагноз неразвивающейся беременности, длительное консервативное ведение пациентки рискованно.
После тщательного обследования и соответствующей подготовки женщины (проведение лечебно-профилактических мероприятий, направленных на снижение риска развития возможных осложнений) необходимо прерывание замершей беременности.
В I триместре беременности:
1) расширение шейки матки и вакуумная аспирация;
2) подготовка шейки матки с помощью простагландинов или гидрофильных расширителей и вакуумная аспирация;
3) использование антипрогестагенов в сочетании с простагландинами.
Во II триместре беременности:
1) расширение шейки матки и эвакуация продуктов зачатия с предшествующей подготовкой шейки матки;
2) терапевтический аборт при помощи внутри- и экстраамниотического введения простагландинов или гипертонических агентов;
3) применение антипрогестагена в сочетании с простагландином, изолированное применение простагландинов.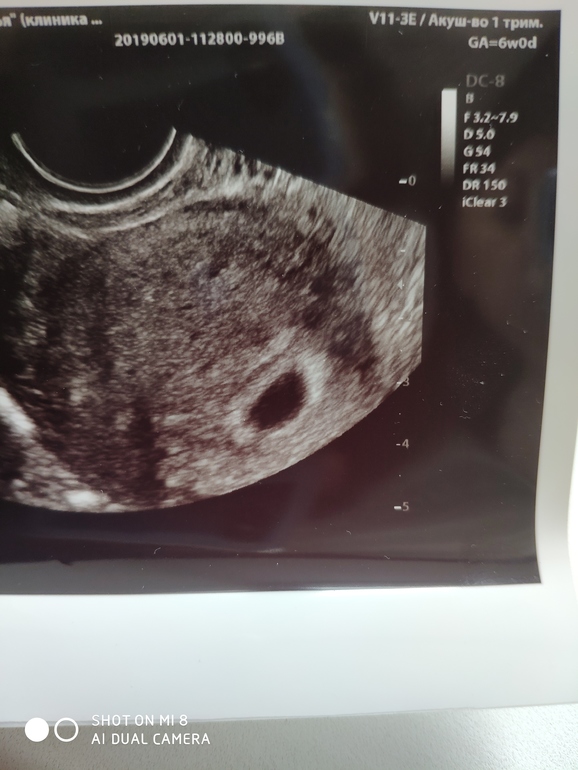
Непосредственно в ходе проведения аборта или сразу после его завершения необходимо выполнить ультразвуковое сканирование, чтобы убедиться в полном удалении частей плода и плаценты. После удаления плодного яйца при неразвивающейся беременности независимо от выбранного метода прерывания целесообразно комплексное противовоспалительное лечение, включая специфическую антибактериальную, иммунокорригирующую и общеукрепляющую терапию.
Каждый случай замершей беременности требует углубленного обследования в отношении генетической, эндокринной, иммунной и инфекционной патологии [44–54].
Тактика ведения пациенток с НБ в анамнезе [52–59]:
1. Выявление наиболее вероятных факторов гибели эмбриона (плода).
2. Проведение предгравидарной подготовки, направленной на устранение или ослабление действия выявленных факторов вне и во время беременности:
— обследование пациенток, планирующих беременность, а также женщин в ранние сроки гестации на урогенитальную инфекцию;
— проведение лечебно-профилактических мероприятий, направленных на ликвидацию инфекционного процесса, проведение специфической противовоспалительной терапии в сочетании с иммунокорректорами;
— анализ маркерных сывороточных белков a-фетопротеина, хорионического гонадотропина в крови в наиболее информативные сроки;
— генетическое консультирование женщин, направленное на выявление групп высокого риска по врожденной и наследственной патологии;
— гормональная терапия при эндокринном генезе замершей беременности;
— определение аутоиммунных нарушений (определение волчаночного антикоагулянта, анти-ХГ, антикардиолипиновых антител и др.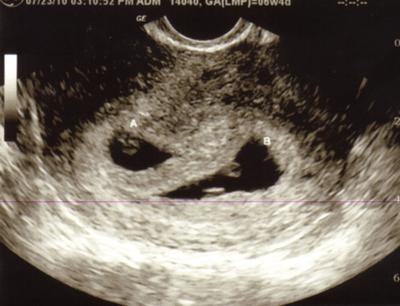 ) и индивидуальный подбор антиагрегантов и/или антикоагулянтов и глюкокортикоидов под контролем гемостазиограмм.
) и индивидуальный подбор антиагрегантов и/или антикоагулянтов и глюкокортикоидов под контролем гемостазиограмм.
3. Нормализация психического состояния женщины (седативные средства, пропаганда здорового образа жизни — отказ от курения, алкоголя, наркотиков, отказ от беспорядочных половых связей).
Повторная беременность рекомендуется при устранении известных причин гибели эмбриона (плода) и после проведения противовоспалительной, общеукрепляющей и, по показаниям, гормональной терапии. Необходимо помнить, что особенно опасны повторные неразвивающиеся беременности, приводящие к расстройствам менструальной функции, нарушениям гормональной регуляции, воспалительным заболеваниям половых органов, нарушениям структуры эндометрия, к дисбалансу иммунной системы, прогрессирующему снижению репродуктивной функции, снижению демографических ресурсов. Несомненно, что даже после одной неразвившейся беременности наиважнейшими задачами акушеров-гинекологов являются проведение тщательного клинико-лабораторного обследования пациенток с использованием современных методов диагностики, включая исследование иммунного статуса (общего и локального), для выяснения этиологии и патогенеза неразвивающейся беременности, разработка и проведение эффективной комплексной терапии в предгравидарный период, наблюдение и профилактическое лечение в процессе наступившей беременности.
1. Салов И.А. Неразвивающаяся беременность (патогенез, клиника, диагностика, лечение): Автореф. дис… д-ра мед. наук. — Саратов, 1998. — 40 с.
2. Салов И.А., Маринушкин Д.И. Гемостазиологические нарушения при неразвивающейся беременности // Пробл. беременности. — 2000. — № 1. — С. 21-26.
3. Баранов И.И., Серов В.Н. Климактоплан в терапии климактерического синдрома // Русский медицинский журнал. — 2005. — 13. — 1. — 11-14.
4. Сметник В.П. Системные изменения у женщин в климактерии // Русский медицинский журнал. — 2001. — 9. — 9. — 358-361.
5. Кулаков В.И., Серов В.Н., Шарапова О.В., Кира Е.Ф. Этические и правовые аспекты акушерско-гинекологической помощи в современной России // Акуш. и гин. — 2005. — 5. — 3-8.
6. Радзинский В.Е., Запертова Е.Ю., Мисник В.В. Генетические и иммунологические аспекты привычного невынашивания беременности // Акуш. и гин. — 2005. — 6. — 24-29.
7. Ушакова Г.А., Елгина С.И., Назаренко М.Ю. Репродуктивное здоровье современной популяции девочек // Акуш.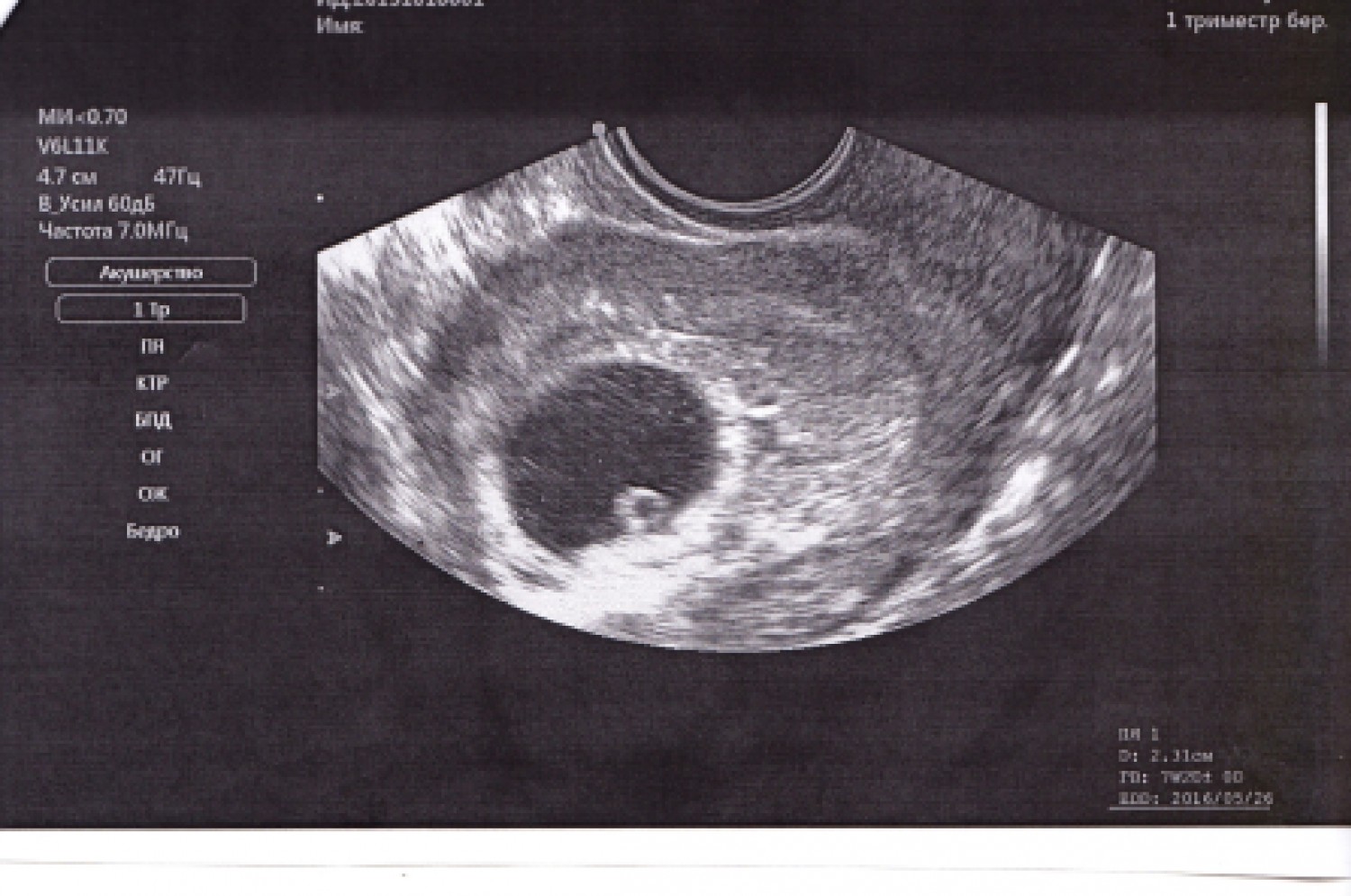 и гин. — 2006. — 1. — 34-39.
и гин. — 2006. — 1. — 34-39.
8. Доброхотова Ю.Э., Савченко Т.Н. Неразвивающаяся беременность: Учебно-методическое пособие / Под ред. О.В. Макарова. — М.: РГМУ, 2002. — 5-10.
9. Пестрикова Т.Ю. Невынашивание беременности: самопроизвольный аборт, преждевременные роды, неразвивающаяся беременность. Ведение беременности и родов высокого риска. — М.: Релакс, 1994. — 36-71.
10. Lawson H.W., Frye A., Atrach H.K. et al. // Am. J. Obstet. Gynec. — 1994. — 171. — 6. — 1365-1372.
11. Marinov B., Tsachev R., Ruseva R. et al. // Akush. Ginekol. — 1992. — 31. — 2. — 5-7.
12. Серова О.Ф., Милованов А.П. Основные патоморфологические причины неразвивающейся беременности и обоснование прегравидарной терапии женщин // Акуш. и гин. — 2001. — 3. — 19-23.
13. Глуховец Б.И., Глуховец Н.Г. Патоморфологическая диагностика ранних самопроизвольных выкидышей. — СПб., 1999.
14. Сидельникова В.М. Привычная потеря беременности. — М., 2002.
15. Lachapelle M.H., Miron P. // J. Immunol. — 1996. — 156. — 10. — 4027-4034.
// J. Immunol. — 1996. — 156. — 10. — 4027-4034.
16. Coulam C.B., Clark D.A. // Am. J. Reprod. Immunol. — 1997. — 37. — 4. — 279-282.
17. Clark G.F., Oehninger S. et al. // Hum. Reprod. — 1996. — 11. — 3. — 467-473.
18. Lim K.J., Odukoya O.A., Ajjan R.A. et al. // Mol. Hum. Reprod. — 1998. — 4. — 1. — 77-81.
19. Yamada H., Polgar K., Hill J. // Am. J. Obstet. Gynec. — 1994. — 170. — 1. — 13.
20. Hill J.A., Polgar K., Anderson D. // JAMA. — 1995. — 273. — 24. — 1933-1936.
21. Ho S., Winkler-Lowen B. et al. // Placenta. — 1999. — 20. — 5–6. — 423-430.
22. Baines M.G., Duclos A.J. et al. // Am. J. Reprod. Immunol. — 1997. — 37. — 6. — 471-477.
23. Clark D.A., Daya S. // Am. J. Reprod. Immunol. — 1998. — 39. — 65-68.
24. Вербовой А.Ф., Косарева О.В. Клиническая фармакология гипогликемизирующих препаратов. — Самара, 2007. — 70 с.
25. Пономарева И.В., Городничева Ж.А., Сухих Г.Т. и др. // Акуш. и гин. — 2000. — 2. — 12-15.
26. Сухих Г.Т., Ванько Л.В. Иммунология беременности. — М.: РАМН, 2003. — 400 с.
Сухих Г.Т., Ванько Л.В. Иммунология беременности. — М.: РАМН, 2003. — 400 с.
27. Подзолкова Н.М., Бархина Т.Г., Казачков А.Р. и др. Комплексное морфологическое изучение роли инфекционных процессов в этиологии и патогенезе неразвивающейся беременности // Мат-лы 5-го Рос. форума «Мать и дитя». — М., 2003. — 171.
28. Мещерякова А.В. Иммуноморфологические аспекты неразвивающейся беременности первого триместра: Автореф. дис… канд. мед. наук. — М., 2000. — 19.
29. Зарубина Е.Н., Фомичева Е.Н. Влияние урогенитального хламидиоза на течение и исход беременности и родов // Тез. докл. симпозиума «Новое в урологии, андрологии, дерматовенерологии: наука и практика». — Москва — Саратов: СГМУ, 1996. — 11-12.
30. Ault K.A., Taulik O.W. et al. // Am. J. Obstet. Gynec. — 1996. — 175. — 1242-1245.
31. Серов В.Н., Стрижаков А.Н., Маркин С.А. Руководство по практическому акушерству. — М.: МИА, 1997. — 435.
32. Комаров Е.К. Формы надпочечниковой гиперандрогении и значение корригирующей терапии в восстановлении нарушений репродуктивной функции у женщин // Вестник акушер. и гин. — 1997. — № 3. — С. 106-108.
и гин. — 1997. — № 3. — С. 106-108.
33. Лебедев А.С., Якунина Л.В. Истмико-цервикальная недостаточность у женщин с гиперандрогенемией // Проблемы эндокринол. в акуш. и гин.: Мат-лы II съезда Рос. ассоц. врачей акуш. и гин. — М.: Академия, 1997. — С. 69-70.
34. Мурашко Л.Е., Бадоева Ф.С. Перинатальные исходы при хронической плацентарной недостаточности // Акуш. и гин. — 1996. — № 4. — С. 43-45.
35. Орлова О.О. Течение беременности, родов и послеродового периода у женщин после медикаментозной коррекции гормональной недостаточности яичников: Автореф. дис… канд. мед. наук. — СПб., 1996. — С. 15-16.
36. Раисова А.Т. Актуальные проблемы гиперандрогении // Клиницист. — 1995. — № 3. — С. 54-55.
37. Руководство по эндокринной гинекологии / Под ред. Е.М. Вихляевой. — М.: Мед. информ. агентство, 1997. — С. 97-98.
38. Agarval S.К., Buyalos R.P. Corpus luteum function and pregnancy rates witch clomiphene citrate therapy: comparison of human chorionic gonadotrophin — induced versus spontaneous ovulation // Hum. Reprod. — 1995. — Vol. 10, № 2. — P. 328-330.
Reprod. — 1995. — Vol. 10, № 2. — P. 328-330.
39. Barth J.H. Investigations in the assessment and management of patiens witch hirsutism // Curr. Opion. Obstet. Gynec. — 1997. — Vol. 9, № 3. — Р. 187-189.
40. Раисова А.Т. Невынашивание беременности у женщин с гиперандрогенией // Акуш. и гинек. — 1991. — № 6. — С. 28-31.
41. Сидельникова В.М. Гормональные аспекты в клинике невынашивания // Русский медицинский журнал. — 2001. — Т.9, № 19. — С. 817-819.
42. Раисова А.Т., Орлова В.Г. Гиперандрогения в клинике невынашивания беременности // Профилактика, диагностика и лечение женщин с невынашиванием беременности и оказание помощи их детям: Сб. научн. трудов / Под ред. В.М. Сидельниковой. — М., 1990. — С. 35-39.
43. Косарев В.В., Бабанов С.А., Астахова А.В. Фармакология и лекарственная терапия: Справочник / Под ред. чл.-корр. РАМН В.К. Лепахина. — М.: Эксмо, 2009. — 470 с.
44. Вербовой А.Ф., Бабанов С.А., Косарева О.В., Агаркова И.А. Клиническая фармакология препаратов половых гормонов. — Самара: Офорт, 2009. — 60 с.
— Самара: Офорт, 2009. — 60 с.
45. Бакотина И.В. Клинико-морфологические особенности формирования хориона у пациенток с неразвивающейся беременностью: Дис… канд. мед. наук. — М., 2005. — С. 151.
46. Баркаган З.С., Сердюк Г.В. Невынашиваемость беременности и мертворождаемость при нарушениях в системе гемостаза // Гематология и трансфузиология. — 1991. — № 4. — С. 36-41.
47. Винницкий О.И. Вопросы диагностики, клиники, патогенеза неразвивающейся беременности: Автореф. дис… д-ра мед. наук. — Киев, 1988. — 34 с.
48. Вихляева Е.М., Богданова Е.А., Кондриков Н.И. Возрастная патология репродуктивной системы женщины // Акуш. и гинек. — 1994. — № 4. — С. 41-50.
49. Кирющенков П.А. Диагностика и дифференцированная коррекция синдрома диссеминированного внутрисосудистого свертывания крови у беременных с плацентарной недостаточностью: Автореф. дис… канд. мед. наук.— М., 1989. — 21 с.
50. Колесникова И.К. Состояние иммунитета на системном уровне и в эндометрии у женщин с невынашиванием беременности ранних сроков инфекционного и гормонального генеза: Дис… канд.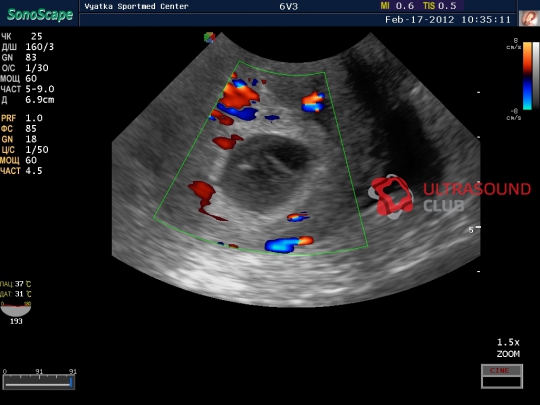 мед. наук. — Иваново, 2004. — С. 151.
мед. наук. — Иваново, 2004. — С. 151.
51. Коробкова Е.С. Реабилитация репродуктивной функции с коррекцией адаптивных программ у женщин, перенесших неразвивающуюся беременность: Дис… канд. мед. наук. — Рязань, 2002. — С. 132.
52. Мещерякова А.В., Демидова Е.М., Старостина Т.А., Волощук И.Н., Нагиева Ф.Г. Иммуноморфологические изменения в децидуальной ткани при неразвивающейся беременности сопутствующей урогенитальной хламидийной инфекции // Акуш. и гинек. — 2001. — № 3. — С. 22-24.
53. Мисник В.В. Генетические и иммунологические причины привычного невынашивания беременности: Дис… канд. мед. наук. — М., 2004. — 151 с.
54. Серова О.Ф. Предгравидарная подготовка женщин с невынашиванием беременности: Автореф. дис… д-ра. мед. наук. — М., 2000. — 40 с.
55. Тетруашвили Н.К. Диагностическая и прогностическая значимость определения цитокинов у больных с привычным невынашиванием беременности: Автореф. дис… канд. мед. наук. — М., 2000. — 28 с.
56. Baszak E., Sikorski R. , Milart P., Wojcik D. Clinical features of missed abortion // Ginekol. Pol. — 2001 Dec. — 72(12). — P. 1069-1072.
, Milart P., Wojcik D. Clinical features of missed abortion // Ginekol. Pol. — 2001 Dec. — 72(12). — P. 1069-1072.
57. Beer A.E., Kwak J. Reproductive medicine program Finch University of Health Science. — Chicago Medical School, 2000. — 96.
58. Raziel A., Kornberg Y., Friedler S., Schachter M., Sela B.A., Ron El.R. Hypercoagulable thrombophilic defects and hyperhomocysteinemia in patients with recurrent pregnancy loss // Am. J. Reprod. Immunol. — 2001 Feb. — 45(2). — P. 5-71.
59. Taylor R.N., Vigne G.L., Zhang P., Hoang P. Effects of progestins and relaxin on glycodelin gene expressions in human endometrial cells // Am. J. Obstet. Gynecol. — 2000. — V. 182, № 4. — P. 841-847.
Аборт при анэмбрионии: процедура и последствия
При отсутствии эмбриона в плодном яйце развитие беременности невозможно. Чаще всего случается самопроизвольный выкидыш, и женщина не подозревает о причинах, приведших к такому печальному финалу. Иногда для опорожнения матки при анэмбрионии требуется медицинская манипуляция (аборт), позволяющая удалить пустое плодное яйцо без остатка.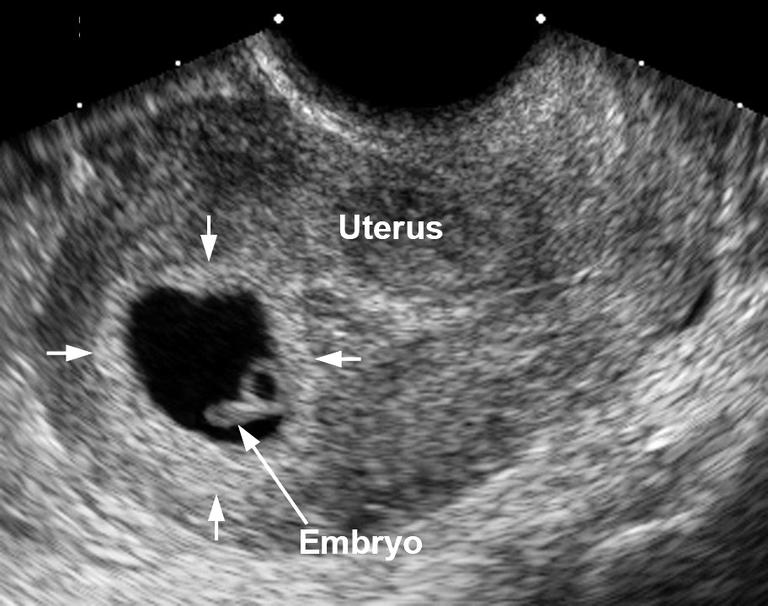
Аборт при анэмбрионии: общая информация
Анэмбриония относится к одному из типов неразвивающейся беременности. Эмбрион может либо не сформироваться с самого начала, либо погибнуть до 5 недели гестации.
В естественных условиях организм стремится избавиться от нежизнеспособного плодного яйца. Но в случаях неполноценной сократительной активности миометрия, плотном прикреплении, низкой иммунной реактивности самопроизвольный аборт может не произойти, и погибший эмбрион задерживается в матке. По статистике явление замершей беременности наблюдается у каждой десятой беременной женщины.
Причинами анэмбрионии зачастую являются серьезные нарушения в процессе оплодотворения (дефектный сперматозоид, проникновение в яйцеклетку нескольких мужских половых клеток или патологический хромосомный набор в женской гамете). К остановке развития на ранних сроках могут привести инфекции, интенсивные внешние воздействия (химические, радиационные) или патологии эндокринной системы.
К сожалению, единственным решением проблемы замершей беременности является аборт – самопроизвольный или медицинский. Направлять на искусственное прерывание беременности можно только после постановки точного диагноза и повторного контрольного УЗИ, которое должно проводиться не ранее чем через 6-7 дней после первого исследования.
Выкидыш без чистки при анэмбрионии
После постановки диагноза анэмбрионии назначается искусственное прерывание беременности, не дожидаясь возможного самопроизвольного аборта. Но случается, что диагноз верифицируется после исследования абортивного материала после выкидыша.
Специфических симптомов, позволяющих определить причину прерывания беременности, нет. Наблюдаются признаки, характерные для угрозы выкидыша любой этиологии:
- тянущие, схваткообразные боли внизу живота;
- дискомфорт в области поясницы;
- кровянистые или темно-коричневые выделения со сгустками или без из влагалища;
- исчезновение симптомов беременности, которые присутствовали ранее.

Даже если кровотечение прекратилось и самочувствие улучшилось, женщине следует обязательно обратиться к гинекологу для проведения влагалищного и УЗ исследования. Если самопроизвольный аборт окажется неполным, то есть части плодного яйца или оболочек будут визуализироваться в полости матки, понадобится дополнительная чистка.
В целом выжидательная тактика при анэмбрионии не считается эффективной, поскольку лишь у половины женщин случается выкидыш, часть из которых все равно потребует медицинского вмешательства. Частота осложнений, связанных с инфекциями и гинекологическими кровотечениями, также свидетельствует в пользу немедленного назначения искусственного прерывания беременности.
Медикаментозный аборт при анэмбрионии
Неинвазивный эффективный метод опорожнения полости матки с помощью таблетированных препаратов позволяет достичь ожидаемого результата у 80-95% пациенток.
Согласно отечественным клиническим протоколам медикаментозный аборт разрешен до 6 недель беременности. Зарубежные специалисты применяют данную методику до 12 недель.
Зарубежные специалисты применяют данную методику до 12 недель.
Для проведения процедуры применяются препараты Мифепристон и Мизопростол. Условия для их использования – расположение плодного яйца в матке и срок аменореи до 42 дней.
Перед проведением медикаментозного аборта следует убедиться в отсутствии у пациентки противопоказаний, которыми являются:
- аллергическая реакция на компоненты препаратов;
- внематочная беременность;
- порфирия;
- нарушение работы печени или почек.
Через 2 недели после процедуры проводится контрольное УЗИ. Обследование в более ранние сроки может послужить причиной необоснованного назначения выскабливания. Исследование уровня ХГЧ в крови может быть использовано в случае невозможности проведения УЗИ, однако, полностью заменить визуализирующий метод не может.
В индивидуальном порядке врач может рассмотреть возможность назначения антибиотиков на короткий срок для профилактики инфекционных осложнений.
Проведение исследования отторгнутого плодного яйца поможет установить причину анэмбрионии, что особенно актуально для женщин, с привычным невынашиванием или случаями патологии беременности в прошлом.
Вакуумный аборт при анэмбрионии
В отечественной практике вакуум-аспирация разрешена до 12 недель беременности. Суть процедуры заключается во введении в матку вакуумного отсоса, который создает отрицательное давление в полости, которое приводит к отделению плодного яйца от стенки.
В качестве обезболивания применяется внутривенный наркоз или местная анестезия. Вся процедура занимает до 10 минут и считается амбулаторной. После выведения инструментов из половых путей рекомендуется около получаса пребывать в лежачем положении. Через 2 часа можно покинуть медицинское учреждение и вернуться к повседневной жизни.
Частота развития осложнений в 5-6 раз ниже, чем при проведении выскабливания. Однако следует внимательно отслеживать состояние для своевременного выявления неблагоприятных последствий вакуумного аборта, таких как:
- неполное опорожнение матки;
- эндометрит;
- гормональные нарушения;
- повреждение стенки матки;
- пневмоэмболия (при использовании современного оборудования практически исключена).
Главными преимуществами подобного метода прерывания беременности являются незначительная травматизация шейки матки и эндометрия, короткий восстановительный период и возможность обойтись без наркоза при его непереносимости.
В течение 3 недель после вакуумного аборта рекомендуется воздерживаться от половых отношений. Также, как и после медикаментозного аборта, показан обязательный УЗ-контроль эффективности проведенной операции для исключения задержки частей плодного яйца в матке.
Обратить внимание! По сравнению с выжидательной тактикой медикаментозный и вакуумный аборты не оказывают негативного влияния на прогноз последующих беременностей.
Подробно о вакуумной аспирации при замершей беременности.
Женщинам, пережившим замершую беременность вследствие анэмбрионии, следует помнить, что зачастую это явление случайное. При отсутствии генетических аномалий в кариотипах родителей, после восстановительного периода можно будет зачать и выносить здорового малыша.
Елена Кравец, врач-терапевт, специально для Mirmam.pro
Полезное видео
Беременность после анэмбрионии — ответы на вопросы от специалистов клиники репродукции МАМА (www.ma-ma.ru).
Беременность после анэмбрионии безопаснее с помощью экстракорпорального оплодотворения (ЭКО) с применением предимплантационной генетической диагностики (ПГД) и — при большом количестве аномальных сперматозоидов — ICSI-MAX (ИКСИ-МАКС).
По статистике, 15% женщин сталкиваются с анэмбрионией. И более 80% из них вынашивают и рожают здоровых детей после этого диагноза. При условии, что будущие родители здоровы.
Виктория Викторовна ЗАЛЕТОВА, главный врач Клиники МАМА:
Анэмбриония (анэмбриональная беременность) — патология беременности, при которой эмбрион отсутствует в плодном яйце. Оплодотворенная яйцеклетка имплантируется в матку, закрепляется в ней, но не развивается. Эмбрион не формируется вовсе или останавливается в развитии на самых ранних стадиях. Анэмбрионию диагностируют до 6-й недели беременности. После этого срока корректнее говорить о замершей или неразвивающейся беременности. Так почему же это происходит?Анэмбриония имеет только одну причину — генетические нарушения эмбриона. При оплодотворении происходит соединение генов родителей: неудачная их комбинация, генетические заболевания мужчины или женщины, а может и обоих, которые для взрослых не фатальны, могут стать не совместимыми с жизнью для малыша.
Для более полного понимания ситуации стоит обратиться к генетике. Ген — это единица наследственности, которая контролирует развитие того или иного признака или свойства. Пол, здоровье, цвет глаз и волос, по последним исследованиям — даже интеллект — все это мы получаем от наших родителей и прародителей. Наша генетическая информация хранится в 23 парах хромосом, у каждой из которых есть свой «функционал». Хромосомные нарушения приводят к самым разным последствиям, как излечимым, так и необратимым.По данным научно-практических исследований, анэмбриония, в большинстве случаев, обусловлена нарушениями 3, 7, 11 и 16 хромосом.
Стоит отметить, что заболевания, вызванные их мутацией (синдром Бругада, муковисцидоз, болезнь Ниманна-Пика и т.д.), зачастую сопровождаются повышенным риском синдрома внезапной смерти и врожденной онкологией систем и органов человека.
С точки зрения медицины, анэмбриония — «естественный отбор». Нежизнеспособный организм останавливается на первых шагах своего развития. Оплодотворение в данном случае — ошибка природы. Да, это тяжело понять женщинам, которые прошли через этот диагноз. Да, это огромная психоэмоциональная травма. Но анэмбриония — не приговор!
Как забеременеть после анэмбрионии, выносить и родить здорового ребенка?
Стоит пройти генетический скрининг прежде, чем планировать следующую беременность. По статистике, если гены мамы и папы в порядке, около 80% женщин с первичной анэмбрионией способны самостоятельно забеременеть и родить здоровых детей. Ситуация обстоит иначе, если причина все-таки найдена и у будущих родителей есть «дурная наследственность» или генетическая несовместимость. В таком случае рассчитывать на природу подобно «русской рулетке». Естественная беременность после анэмбрионии может быть чревата повторным диагнозом, замершей беременностью и потерей ребенка не только до появления на свет, но и в первые месяцы его жизни. Поэтому главная задача — не просто забеременеть после анэмбрионии, а выносить и родить здорового ребенка.
Как забеременеть после анэмбрионии, чтобы максимально снизить риски?
Беременность после анэмбрионии безопаснее с помощью экстракорпорального оплодотворения (ЭКО) с применением предимплантационной генетической диагностики (ПГД) и — при большом количестве аномальных сперматозоидов — ICSI-MAX (ИКСИ-МАКС). Что дают эти процедуры? ИКСИ-МАКС позволяет выбрать здоровые сперматозоиды из миллионов нежизнеспособных. Если у вас есть хоть один шанс из миллиона «ухватить за хвост» лучший сперматозоид — он ваш. ПГД — современный молекулярно-биологический анализ генетических патологий эмбриона. ПГД выявляет хромосомные нарушения до имплантации в матку и позволяет избежать «подсадки» эмбрионов с серьезными генетическими отклонениями. В настоящий момент можно анализировать около 150 патологий. Исследование наиболее эффективно для 5-6 дневных (культивированных) эмбрионов. Эмбриология и вспомогательные репродуктивные технологии не стоят на месте и с каждым годом появляются все более совершенные методики и технологии, позволяющие предупредить как анэмбрионию, так и врожденные генетические заболевания, совместимые с жизнью. Не стоит забывать, что то, что мы передаем нашим детям, со стопроцентной вероятностью они через несколько десятилетий «подарят» и нашим внукам. Поэтому мы должны заботиться о генетическом наследии своего рода. Тем более — медицина нам в помощь.
Сделайте первый шаг — запишитесь на прием!Ознакомьтесь с текстом по ссылке
Y N
Анэмбриональная беременность — StatPearls — NCBI Bookshelf
Непрерывное обучение
Зараженная яйцеклетка, также известная как анэмбриональная беременность, возникает, когда оплодотворенная яйцеклетка и гестационный (эмбриональный) мешок формируются и растут, но эмбрион не развивается. Загрязнение яйцеклетки — единственная ведущая причина выкидыша. В этом упражнении описывается лечение пораженной плодной яйцеклетки и подчеркивается роль межпрофессиональной группы в обучении пациента этому состоянию.
Целей:
Обозначьте факторы риска заражения яйцеклетки.
Опишите клиническую картину пациента с пораженной яйцеклеткой.
Перечислите варианты лечения и ведения, доступные для пациента с пораженной яйцеклеткой.
Используйте стратегии межпрофессиональной команды для улучшения координации ухода и коммуникации для повышения показателей фертильности у пациентов с выкидышами в анамнезе.
Введение
Анэмбриональная беременность характеризуется наличием гестационного мешка, который формируется и растет, в то время как эмбрион не развивается. Хотя термины «анэмбриональная беременность» и «зараженная яйцеклетка» являются синонимами, последний теряет популярность для более описательного первого термина. Анэмбриональная беременность составляет значительную, но неизвестную долю выкидышей, при этом Американская ассоциация беременных оценивает, что анэмбриональная беременность составляет половину всех выкидышей в первом триместре.Примерно 15% всех клинически признанных беременностей заканчиваются потерей в первом триместре, при этом живорождение происходит только в 30% всех беременностей. [1] [2] Значительная часть пациенток с преждевременной потерей беременности (включая анэмбриональную беременность) не знают о своем выкидышах, особенно когда выкидыш на ранних сроках происходит на ранних стадиях беременности.
В первом триместре термины «потеря беременности на ранних сроках», «выкидыш» или «самопроизвольный аборт» часто используются как синонимы.Выкидыш на ранних сроках определяется как самопроизвольное прерывание беременности до 13 недель гестации. [3] [4]
Что такое выкидыш?
Всемирная организация здравоохранения (ВОЗ) и Центры по контролю и профилактике заболеваний (CDC) определяют выкидыш как потерю беременности до 20 недель гестации или изгнание или удаление эмбриона или плода весом 500 г или меньше. Это определение используется в США; однако он может варьироваться в зависимости от законов штата.[5]
Биохимический выкидыш — это потеря, которая возникает после положительного результата теста на беременность в моче (ХГЧ) или повышенного уровня бета-ХГЧ в сыворотке до ультразвуковой или гистологической проверки и подтверждения.
Выкидыш — это когда ультразвуковое исследование или гистологические данные подтверждают наличие внутриутробной беременности. Клинический выкидыш подразделяется на ранний (до 12 недель беременности) и поздний (от 12 недель до 20 недель).
Этиология
Точную этиологию анэмбриональной беременности установить сложно. Этиологические факторы анэмбриональной беременности обычно понимаются и изучаются в более широком контексте ранней потери беременности (EPL), который включает как эмбриональную, так и анэмбриональную беременность. Этиологии включают:
- Морфологические аномалии эмбриона, которые препятствуют имплантации или предотвращают долгосрочное выживание эмбриона после имплантации. Считается, что эти морфологические аномалии связаны с хромосомными аномалиями.[6]
Хромосомные аномалии, которые в совокупности включают аутосомную трисомию, полиплоидию, полисомию половых хромосом и моносомию X, вероятно, представляют собой наиболее частую этиологию EPL. Трисомии — это основная хромосомная аномалия плода в спорадических случаях выкидыша (30% всех выкидышей) и 60% выкидышей с хромосомными аномалиями (повторный выкидыш). Трисомии с моносомией X (от 15% до 25%) и триплоидией (от 12% до 20%) составляют более 90% всех хромосомных аномалий, обнаруживаемых при спорадических случаях выкидыша.Согласно исследованию, проведенному Эдмондсом в 1992 году, трисомия 16 вызывала рудиментарный рост эмбриона с пустым мешком, тогда как другие трисомии часто приводили к ранней гибели эмбриона.
- Другие генетические и хромосомные аномалии включают транслокации, инверсии, пертурбации отдельных генов и плацентарный мозаицизм. [7] Также были отмечены кровные браки, приводящие к анэмбриональной беременности, что указывает на роль детерминант одного гена. [8] Существует вероятная связь между повреждением ДНК в сперме и выкидышем.[9]]
- Ожирение и преклонный возраст матери являются хорошо известными факторами, связанными с ранним невынашиванием беременности. [10]
- Туберкулез в развивающихся странах, а также инфекции репродуктивного тракта во всем мире могут вызывать предрасположенность к EPL. [11] Осложнения инфекций половых путей, включая внутриматочные спайки, могут препятствовать имплантации и росту эмбриона.
Порок развития матки, в том числе дидельфическая, двурогая и перегородка матки, может препятствовать или препятствовать долгосрочной имплантации эмбриона.
Иммунологические расстройства у матери, такие как дисфункция NK-клеток, аутоантитела, наследственная и приобретенная тромбофилия, среди прочего) могут привести к иммунологическому отторжению матери имплантируемого эмбриона в матку, что приведет к выкидышу.
Гормональные факторы (такие как низкий уровень прогестерона) и эндокринологические нарушения (аутоиммунитет щитовидной железы и дисфункция щитовидной железы) играют сложную роль в выкидышах. Синдром поликистозных яичников также связан с бесплодием и потерей беременности.
- Роль употребления алкоголя и связанного с ним повышенного риска выкидыша хорошо известна. [12]
Эпидемиология
Несмотря на то, что это трудно установить окончательно, анэмбриональная беременность, возможно, составляет половину всех выкидышей в первом триместре беременности. [13] [14] Частота выкидыша на ранних сроках (до 12 недель) оценивается примерно в 15% от клинически очевидных зачатий со значительными вариациями в частоте в зависимости от возраста пациенток.Заболеваемость колеблется от 10% у женщин в возрасте от 20 до 24 лет до 51% у женщин в возрасте от 40 до 44 лет. [15] Предыдущая история потери беременности на ранних сроках также предрасполагает пациентку к выкидышу. [16]
История и физика
Признаки и симптомы анэмбриональной беременности потенциально могут отражать симптомы внематочной беременности. Анэмбриональная беременность часто случайно отмечается на УЗИ в первом триместре беременности. Если анэмбриональная беременность прогрессирует до потери беременности на ранних сроках, у пациентки могут появиться спазмы в животе и вагинальное кровотечение.Выкидыш на ранних сроках при анэмбриональной беременности может протекать бессимптомно.
Оценка
Клинические признаки и симптомы, тест на беременность и ультразвуковое исследование подтверждают диагноз.
Тест на беременность можно получить, используя уровни ХГЧ в моче или сыворотке.
Ультразвуковое исследование (трансабдоминальное или трансвагинальное) классически демонстрирует пустой гестационный мешок без эмбриона.
Анэмбриональная беременность устанавливается с помощью эндовагинального ультразвукового исследования, когда в гестационном мешке со средним диаметром мешка ≥25 мм не видно видимого эмбриона.
В качестве альтернативы, анэмбриональная беременность может быть установлена при отсутствии эмбриона при последующем эндовагинальном сканировании:
≥11 дней после сканирования, демонстрирующего гестационный мешок с желточным мешком, но отсутствующий эмбрион
≥ 2 недель (14 дней) после сканирования, показывающего гестационный мешок без эмбриона или желточный мешок
Лечение / ведение
Три варианта лечения раннего невынашивания беременности включают выжидательную тактику, медикаментозное лечение и хирургическое лечение.Медикаментозное лечение с помощью мизопростола и хирургическое лечение считается более эффективным при ведении анэмбриональной беременности. В конечном итоге решение о рассмотрении одного из этих вариантов принимается на основе информированного разговора между пациентом и поставщиком медицинских услуг.
- Ожидающий менеджмент
Это составляет подход «бдительного ожидания»
Пациент находится под тщательным наблюдением без вмешательства по поводу спонтанного и полного прохождения ткани
Повторные сонограммы и тенденции уровней ХГЧ используются для подтверждения полного прохождения ткани
Достаточно разумного определения нисходящего тренда ХГЧ
- Медицинский менеджмент
При этом используется мизопростол (аналог простагландина), 800 мкг, вводимый вагинально
Оптимальная дозировка — постоянная область исследований
Этот вариант лечения обеспечивает более предсказуемый курс лечения
- Хирургическое лечение
Хирургическое лечение предполагает опорожнение матки с помощью ручного вакуума
Часто используется у пациентов с гемодинамической нестабильностью
Отсасывание / опорожнение матки выполняется быстрее, особенно в амбулаторных условиях
Дифференциальная Диагноз
Главный акушерский дифференциальный диагноз анэмбриональной беременности включает:
Псевдогестационный мешок, который представляет собой небольшое количество внутриматочной жидкости
Ранняя внутриутробная беременность
Внематочная беременность
кровотечение из имплантата в противном случае жизнеспособная беременность
Гестационная трофобластическая болезнь
Осложнения, связанные с жизнеспособной беременностью
Прогноз
Прогноз и успешное лечение потери беременности на ранних сроках d зависит от множества факторов, включая срок беременности.Прогноз обычно считается хорошим при всех трех вариантах ведения.
- выжидательная тактика: в метаанализе 20 исследований выжидательная тактика и медикаментозная тактика были определены как приемлемые варианты лечения неполного аборта. [17]
Медицинский менеджмент: Медицинский менеджмент более успешен при многократных дозах мизопростола. Пациенты с неполным абортом более успешно проходят медикаментозное лечение, чем выжидательную тактику.
- Хирургическое лечение: По крайней мере, одно крупное рандомизированное контрольное исследование определило более высокий уровень успеха хирургического лечения, чем медикаментозное лечение, с общим выводом об общей безопасности обоих вариантов лечения. [18]
Осложнения
Серьезные осложнения лечения встречаются редко. Осложнения могут включать:
Сильное кровотечение / кровоизлияние
Перфорация матки (в результате хирургического вмешательства)
Инфекция, включая фатальный сепсис
Осложнения из-за замершей внематочной беременности
Акушер-гинеколог
Лечащий врач
Психолог / психиатр
Врач отделения неотложной помощи
Радиолог / сонограф (особенно, если есть опасения по поводу внематочной беременности)
Derence и Derence Обучение пациентов
Ниже представлены ключевые моменты в обучении пациентов:
Пациентам следует рекомендовать обратиться в отделение неотложной помощи, если они испытывают сильное вагинальное кровотечение (две прокладки в час в течение примерно двух часов подряд).
Признаки и симптомы инфекции следует обсуждать с пациентами, особенно после хирургического вмешательства.
Лечение мизопростолом может вызвать лихорадочную реакцию, которую можно ошибочно принять за признак инфекции.
Профилактические антибиотики обычно не назначаются, но их можно назначить отдельным пациентам.
Пациентам следует придерживаться контрольных сонограмм и посещений амбулаторных больных, особенно если дополнительные дозы мизопростола считаются клинически необходимыми.
Выкидыш может быть травмирующим для пациента. Уверенность и сочувствие играют ключевую роль в оказании помощи пациентам в процессе горевания.
Жемчуг и другие проблемы
Потеря беременности — частое осложнение в первом триместре беременности
Большинство потерь происходит в первом триместре
Ранняя потеря беременности без развития эмбриона, вероятно, связана с хромосомными факторами. и генетические аномалии
Существуют особые сонографические критерии для определения анэмбриональной беременности
Псевдогестационный мешок, внематочная беременность и ранняя беременность — важные дифференциальные диагнозы, которые следует учитывать при оценке анэмбриональной беременности
Выживающая тактика , лечение мизопростолом и хирургическое лечение — три основных варианта ведения
Улучшение результатов группы здравоохранения
Установление анэмбриональной беременности на УЗИ иногда бывает затруднительным.Общение с радиологом, передающим лабораторные значения ХГЧ и показания пациента, может помочь избежать пропущенного диагноза внематочной беременности. Сонограф также играет важную роль в точном обследовании пациентки, чтобы должным образом исключить внематочную беременность. Пациенты с осложнениями первичного обращения или лечения часто обращаются в отделение неотложной помощи. Межпрофессиональное общение между врачом отделения неотложной помощи и акушером-гинекологом включает в себя подробный и подробный анамнез и медицинский осмотр.Это особенно касается признаков сепсиса или гемодинамической нестабильности. Роль специалиста по психическому здоровью в последующем наблюдении за пациентами также имеет решающее значение для обеспечения надлежащего управления психическим здоровьем пациента в случае возможной травмы.
Рисунок
Одиночный сонографический снимок, демонстрирующий гестационный мешок с желточным мешком. Полюс плода не виден. Это представитель пораженной яйцеклетки. Предоставлено доктором Давудом Тафти, доктором медицины.
Рисунок
Одиночный сонографический снимок, демонстрирующий гестационный мешок с желточным мешком.Полюс плода не виден. Это представитель пораженной яйцеклетки. Предоставлено доктором Давудом Тафти, MD
Рисунок
Единственное ультразвуковое изображение, демонстрирующее гестационный мешок с желточным мешком. Полюс плода не виден. Это представитель пораженной яйцеклетки. Предоставлено доктором Давудом Тафти, доктором медицины.
Ссылки
- 1.
- Macklon NS, Geraedts JP, Fauser BC. Зачатие продолжающейся беременности: «черный ящик» потери беременности на ранних сроках. Обновление Hum Reprod.2002 июль-август; 8 (4): 333-43. [PubMed: 12206468]
- 2.
- Goldhaber MK, Fireman BH. Пересмотренная таблица дожития плода: частота самопроизвольных абортов в трех когортах Kaiser Permanente. Эпидемиология. 1991 Янв; 2 (1): 33-9. [PubMed: 2021664]
- 3.
- Сердиншек Т., Релич М., Ковач В. Ведение невынашивания беременности в первом триместре: эффективность и частота осложнений. J Obstet Gynaecol. 2019 июль; 39 (5): 647-651. [PubMed: 30
7]
- 4.
- Zeqiri F, Paçarada M, Kongjeli N, Zeqiri V, Kongjeli G.Замершая беременность и применение мизопростола. Med Arh. 2010; 64 (3): 151-3. [PubMed: 20645507]
- 5.
- Yin Y, Zhang T, Dai Y, Bao Y, Chen X, Lu X. Влияние свинца в плазме на анэмбриональную беременность. Ann N Y Acad Sci. Октябрь 2008; 1140: 184-9. [PubMed: 18991916]
- 6.
- Хертиг А.Т., Рок Дж. Поиск ранних оплодотворенных яйцеклеток человека. Gynecol Invest. 1973; 4 (3): 121-39. [PubMed: 4593973]
- 7.
- Berglund G. Получение антисыворотки к антигену с низкой молекулярной массой.Природа. 1965, 01 мая; 206 (983): 523-4. [PubMed: 4953500]
- 8.
- Shekoohi S, Mojarrad M, Raoofian R, Ahmadzadeh S., Mirzaie S., Hassanzadeh-Nazarabadi M. Хромосомное исследование пар с историей рецидивирующих самопроизвольных абортов с диагностированной патологией яичников. Int J Mol Cell Med. 2013 осень; 2 (4): 164-8. [Бесплатная статья PMC: PMC3927383] [PubMed: 24551808]
- 9.
- Робинсон Л., Галлос И.Д., Коннер С.Дж., Райкхова М., Миллер Д., Льюис С., Киркман-Браун Дж., Кумарасами А. Эффект фрагментации ДНК сперматозоидов по частоте выкидышей: систематический обзор и метаанализ.Hum Reprod. 2012 Октябрь; 27 (10): 2908-17. [PubMed: 227]
- 10.
- Кавальканте М.Б., Сарно М., Пейшото А.Б., Араухо Джуниор Э., Барини Р. Ожирение и повторяющийся выкидыш: систематический обзор и метаанализ. J Obstet Gynaecol Res. 2019 Янв; 45 (1): 30-38. [PubMed: 30156037]
- 11.
- Патки А., Чаухан Н. Эпидемиологическое исследование для определения распространенности и факторов риска, связанных с рецидивирующим самопроизвольным выкидышем в Индии. J Obstet Gynaecol India. 2016 Октябрь; 66 (5): 310-5.[Бесплатная статья PMC: PMC4958068] [PubMed: 27486274]
- 12.
- Sundermann AC, Zhao S, Young CL, Lam L, Jones SH, Velez Edwards DR, Hartmann KE. Употребление алкоголя во время беременности и выкидыша: систематический обзор и метаанализ. Alcohol Clin Exp Res. 2019 август; 43 (8): 1606-1616. [Бесплатная статья PMC: PMC6677630] [PubMed: 31194258]
- 13.
- Андерсен Л.Б., Деченд Р., Каруманчи С.А., Нильсен Дж., Йоргенсен Дж. С., Дженсен Т.К., Кристесен Х.Т. Ангиогенные маркеры беременности на ранних сроках и самопроизвольный аборт: когортное исследование Odense Child.Am J Obstet Gynecol. 2016 ноя; 215 (5): 594.e1-594.e11. [PubMed: 27287686]
- 14.
- Хоман Г., Браун С., Моран Дж., Хоман С., Крейн Дж. Хорионический гонадотропин человека как предиктор исхода беременностей с применением вспомогательных репродуктивных технологий. Fertil Steril. 2000 Февраль; 73 (2): 270-4. [PubMed: 10685527]
- 15.
- Magnus MC, Wilcox AJ, Morken NH, Weinberg CR, Håberg SE. Роль материнского возраста и истории беременности в риске выкидыша: проспективное исследование на основе регистров. BMJ. 2019 20 марта; 364: 1869.[Бесплатная статья PMC: PMC6425455] [PubMed: 30894356]
- 16.
- Риган Л., Брауде П.Р., Трембат П.Л. Влияние репродуктивной функции в прошлом на риск самопроизвольного аборта. BMJ. 1989 26 августа; 299 (6698): 541-5. [Бесплатная статья PMC: PMC1837397] [PubMed: 2507063]
- 17.
- Ким С., Барнард С., Нилсон Дж. П., Хики М., Васкес Дж. К., Доу Л. Медицинские методы лечения неполного выкидыша. Кокрановская база данных Syst Rev.2017, 31 января; 1: CD007223. [Бесплатная статья PMC: PMC6464743] [PubMed: 28138973]
- 18.
- Zhang J, Gilles JM, Barnhart K, Creinin MD, Westhoff C, Frederick MM., Национальный институт детского здоровья и развития человека (NICHD) Управление ранней неудачей беременности. Сравнение медикаментозного лечения с использованием мизопростола и хирургического лечения несостоятельности беременности на ранних сроках. N Engl J Med. 2005 25 августа; 353 (8): 761-9. [PubMed: 16120856]
Анэмбриональная беременность — StatPearls — Книжная полка NCBI
Непрерывное обучение
Зараженная яйцеклетка, также известная как анэмбриональная беременность, возникает, когда формируются и растут имплантаты оплодотворенной яйцеклетки и гестационный (эмбриональный) мешок, но эмбрион не развивается.Загрязнение яйцеклетки — единственная ведущая причина выкидыша. В этом упражнении описывается лечение пораженной плодной яйцеклетки и подчеркивается роль межпрофессиональной группы в обучении пациента этому состоянию.
Целей:
Обозначьте факторы риска заражения яйцеклетки.
Опишите клиническую картину пациента с пораженной яйцеклеткой.
Перечислите варианты лечения и ведения, доступные для пациента с пораженной яйцеклеткой.
Используйте стратегии межпрофессиональной команды для улучшения координации ухода и коммуникации для повышения показателей фертильности у пациентов с выкидышами в анамнезе.
Введение
Анэмбриональная беременность характеризуется наличием гестационного мешка, который формируется и растет, в то время как эмбрион не развивается. Хотя термины «анэмбриональная беременность» и «зараженная яйцеклетка» являются синонимами, последний теряет популярность для более описательного первого термина.Анэмбриональная беременность составляет значительную, но неизвестную долю выкидышей, при этом Американская ассоциация беременных оценивает, что анэмбриональная беременность составляет половину всех выкидышей в первом триместре. Примерно 15% всех клинически признанных беременностей заканчиваются потерей в первом триместре, при этом живорождение происходит только в 30% всех беременностей. [1] [2] Значительная часть пациенток с преждевременной потерей беременности (включая анэмбриональную беременность) не знают о своем выкидышах, особенно когда выкидыш на ранних сроках происходит на ранних стадиях беременности.
В первом триместре термины «потеря беременности на ранних сроках», «выкидыш» или «самопроизвольный аборт» часто используются как синонимы. Выкидыш на ранних сроках определяется как самопроизвольное прерывание беременности до 13 недель гестации. [3] [4]
Что такое выкидыш?
Всемирная организация здравоохранения (ВОЗ) и Центры по контролю и профилактике заболеваний (CDC) определяют выкидыш как потерю беременности до 20 недель гестации или изгнание или удаление эмбриона или плода весом 500 г или меньше.Это определение используется в США; однако он может варьироваться в зависимости от законов штата [5].
Биохимический выкидыш — это потеря, которая происходит после положительного результата теста на беременность в моче (ХГЧ) или повышенного уровня бета-ХГЧ в сыворотке до ультразвуковой или гистологической проверки и подтверждения.
Выкидыш — это когда ультразвуковое исследование или гистологические данные подтверждают наличие внутриутробной беременности. Клинический выкидыш подразделяется на ранний (до 12 недель беременности) и поздний (от 12 недель до 20 недель).
Этиология
Точную этиологию анэмбриональной беременности установить сложно. Этиологические факторы анэмбриональной беременности обычно понимаются и изучаются в более широком контексте ранней потери беременности (EPL), который включает как эмбриональную, так и анэмбриональную беременность. Этиологии включают:
- Морфологические аномалии эмбриона, которые препятствуют имплантации или предотвращают долгосрочное выживание эмбриона после имплантации. Считается, что эти морфологические аномалии связаны с хромосомными аномалиями.[6]
Хромосомные аномалии, которые в совокупности включают аутосомную трисомию, полиплоидию, полисомию половых хромосом и моносомию X, вероятно, представляют собой наиболее частую этиологию EPL. Трисомии — это основная хромосомная аномалия плода в спорадических случаях выкидыша (30% всех выкидышей) и 60% выкидышей с хромосомными аномалиями (повторный выкидыш). Трисомии с моносомией X (от 15% до 25%) и триплоидией (от 12% до 20%) составляют более 90% всех хромосомных аномалий, обнаруживаемых при спорадических случаях выкидыша.Согласно исследованию, проведенному Эдмондсом в 1992 году, трисомия 16 вызывала рудиментарный рост эмбриона с пустым мешком, тогда как другие трисомии часто приводили к ранней гибели эмбриона.
- Другие генетические и хромосомные аномалии включают транслокации, инверсии, пертурбации отдельных генов и плацентарный мозаицизм. [7] Также были отмечены кровные браки, приводящие к анэмбриональной беременности, что указывает на роль детерминант одного гена. [8] Существует вероятная связь между повреждением ДНК в сперме и выкидышем.[9]]
- Ожирение и преклонный возраст матери являются хорошо известными факторами, связанными с ранним невынашиванием беременности. [10]
- Туберкулез в развивающихся странах, а также инфекции репродуктивного тракта во всем мире могут вызывать предрасположенность к EPL. [11] Осложнения инфекций половых путей, включая внутриматочные спайки, могут препятствовать имплантации и росту эмбриона.
Порок развития матки, в том числе дидельфическая, двурогая и перегородка матки, может препятствовать или препятствовать долгосрочной имплантации эмбриона.
Иммунологические расстройства у матери, такие как дисфункция NK-клеток, аутоантитела, наследственная и приобретенная тромбофилия, среди прочего) могут привести к иммунологическому отторжению матери имплантируемого эмбриона в матку, что приведет к выкидышу.
Гормональные факторы (такие как низкий уровень прогестерона) и эндокринологические нарушения (аутоиммунитет щитовидной железы и дисфункция щитовидной железы) играют сложную роль в выкидышах. Синдром поликистозных яичников также связан с бесплодием и потерей беременности.
- Роль употребления алкоголя и связанного с ним повышенного риска выкидыша хорошо известна. [12]
Эпидемиология
Несмотря на то, что это трудно установить окончательно, анэмбриональная беременность, возможно, составляет половину всех выкидышей в первом триместре беременности. [13] [14] Частота выкидыша на ранних сроках (до 12 недель) оценивается примерно в 15% от клинически очевидных зачатий со значительными вариациями в частоте в зависимости от возраста пациенток.Заболеваемость колеблется от 10% у женщин в возрасте от 20 до 24 лет до 51% у женщин в возрасте от 40 до 44 лет. [15] Предыдущая история потери беременности на ранних сроках также предрасполагает пациентку к выкидышу. [16]
История и физика
Признаки и симптомы анэмбриональной беременности потенциально могут отражать симптомы внематочной беременности. Анэмбриональная беременность часто случайно отмечается на УЗИ в первом триместре беременности. Если анэмбриональная беременность прогрессирует до потери беременности на ранних сроках, у пациентки могут появиться спазмы в животе и вагинальное кровотечение.Выкидыш на ранних сроках при анэмбриональной беременности может протекать бессимптомно.
Оценка
Клинические признаки и симптомы, тест на беременность и ультразвуковое исследование подтверждают диагноз.
Тест на беременность можно получить, используя уровни ХГЧ в моче или сыворотке.
Ультразвуковое исследование (трансабдоминальное или трансвагинальное) классически демонстрирует пустой гестационный мешок без эмбриона.
Анэмбриональная беременность устанавливается с помощью эндовагинального ультразвукового исследования, когда в гестационном мешке со средним диаметром мешка ≥25 мм не видно видимого эмбриона.
В качестве альтернативы, анэмбриональная беременность может быть установлена при отсутствии эмбриона при последующем эндовагинальном сканировании:
≥11 дней после сканирования, демонстрирующего гестационный мешок с желточным мешком, но отсутствующий эмбрион
≥ 2 недель (14 дней) после сканирования, показывающего гестационный мешок без эмбриона или желточный мешок
Лечение / ведение
Три варианта лечения раннего невынашивания беременности включают выжидательную тактику, медикаментозное лечение и хирургическое лечение.Медикаментозное лечение с помощью мизопростола и хирургическое лечение считается более эффективным при ведении анэмбриональной беременности. В конечном итоге решение о рассмотрении одного из этих вариантов принимается на основе информированного разговора между пациентом и поставщиком медицинских услуг.
- Ожидающий менеджмент
Это составляет подход «бдительного ожидания»
Пациент находится под тщательным наблюдением без вмешательства по поводу спонтанного и полного прохождения ткани
Повторные сонограммы и тенденции уровней ХГЧ используются для подтверждения полного прохождения ткани
Достаточно разумного определения нисходящего тренда ХГЧ
- Медицинский менеджмент
При этом используется мизопростол (аналог простагландина), 800 мкг, вводимый вагинально
Оптимальная дозировка — постоянная область исследований
Этот вариант лечения обеспечивает более предсказуемый курс лечения
- Хирургическое лечение
Хирургическое лечение предполагает опорожнение матки с помощью ручного вакуума
Часто используется у пациентов с гемодинамической нестабильностью
Отсасывание / опорожнение матки выполняется быстрее, особенно в амбулаторных условиях
Дифференциальная Диагноз
Главный акушерский дифференциальный диагноз анэмбриональной беременности включает:
Псевдогестационный мешок, который представляет собой небольшое количество внутриматочной жидкости
Ранняя внутриутробная беременность
Внематочная беременность
кровотечение из имплантата в противном случае жизнеспособная беременность
Гестационная трофобластическая болезнь
Осложнения, связанные с жизнеспособной беременностью
Прогноз
Прогноз и успешное лечение потери беременности на ранних сроках d зависит от множества факторов, включая срок беременности.Прогноз обычно считается хорошим при всех трех вариантах ведения.
- выжидательная тактика: в метаанализе 20 исследований выжидательная тактика и медикаментозная тактика были определены как приемлемые варианты лечения неполного аборта. [17]
Медицинский менеджмент: Медицинский менеджмент более успешен при многократных дозах мизопростола. Пациенты с неполным абортом более успешно проходят медикаментозное лечение, чем выжидательную тактику.
- Хирургическое лечение: По крайней мере, одно крупное рандомизированное контрольное исследование определило более высокий уровень успеха хирургического лечения, чем медикаментозное лечение, с общим выводом об общей безопасности обоих вариантов лечения. [18]
Осложнения
Серьезные осложнения лечения встречаются редко. Осложнения могут включать:
Сильное кровотечение / кровоизлияние
Перфорация матки (в результате хирургического вмешательства)
Инфекция, включая фатальный сепсис
Осложнения из-за замершей внематочной беременности
Акушер-гинеколог
Лечащий врач
Психолог / психиатр
Врач отделения неотложной помощи
Радиолог / сонограф (особенно, если есть опасения по поводу внематочной беременности)
Derence и Derence Обучение пациентов
Ниже представлены ключевые моменты в обучении пациентов:
Пациентам следует рекомендовать обратиться в отделение неотложной помощи, если они испытывают сильное вагинальное кровотечение (две прокладки в час в течение примерно двух часов подряд).
Признаки и симптомы инфекции следует обсуждать с пациентами, особенно после хирургического вмешательства.
Лечение мизопростолом может вызвать лихорадочную реакцию, которую можно ошибочно принять за признак инфекции.
Профилактические антибиотики обычно не назначаются, но их можно назначить отдельным пациентам.
Пациентам следует придерживаться контрольных сонограмм и посещений амбулаторных больных, особенно если дополнительные дозы мизопростола считаются клинически необходимыми.
Выкидыш может быть травмирующим для пациента. Уверенность и сочувствие играют ключевую роль в оказании помощи пациентам в процессе горевания.
Жемчуг и другие проблемы
Потеря беременности — частое осложнение в первом триместре беременности
Большинство потерь происходит в первом триместре
Ранняя потеря беременности без развития эмбриона, вероятно, связана с хромосомными факторами. и генетические аномалии
Существуют особые сонографические критерии для определения анэмбриональной беременности
Псевдогестационный мешок, внематочная беременность и ранняя беременность — важные дифференциальные диагнозы, которые следует учитывать при оценке анэмбриональной беременности
Выживающая тактика , лечение мизопростолом и хирургическое лечение — три основных варианта ведения
Улучшение результатов группы здравоохранения
Установление анэмбриональной беременности на УЗИ иногда бывает затруднительным.Общение с радиологом, передающим лабораторные значения ХГЧ и показания пациента, может помочь избежать пропущенного диагноза внематочной беременности. Сонограф также играет важную роль в точном обследовании пациентки, чтобы должным образом исключить внематочную беременность. Пациенты с осложнениями первичного обращения или лечения часто обращаются в отделение неотложной помощи. Межпрофессиональное общение между врачом отделения неотложной помощи и акушером-гинекологом включает в себя подробный и подробный анамнез и медицинский осмотр.Это особенно касается признаков сепсиса или гемодинамической нестабильности. Роль специалиста по психическому здоровью в последующем наблюдении за пациентами также имеет решающее значение для обеспечения надлежащего управления психическим здоровьем пациента в случае возможной травмы.
Рисунок
Одиночный сонографический снимок, демонстрирующий гестационный мешок с желточным мешком. Полюс плода не виден. Это представитель пораженной яйцеклетки. Предоставлено доктором Давудом Тафти, доктором медицины.
Рисунок
Одиночный сонографический снимок, демонстрирующий гестационный мешок с желточным мешком.Полюс плода не виден. Это представитель пораженной яйцеклетки. Предоставлено доктором Давудом Тафти, MD
Рисунок
Единственное ультразвуковое изображение, демонстрирующее гестационный мешок с желточным мешком. Полюс плода не виден. Это представитель пораженной яйцеклетки. Предоставлено доктором Давудом Тафти, доктором медицины.
Ссылки
- 1.
- Macklon NS, Geraedts JP, Fauser BC. Зачатие продолжающейся беременности: «черный ящик» потери беременности на ранних сроках. Обновление Hum Reprod.2002 июль-август; 8 (4): 333-43. [PubMed: 12206468]
- 2.
- Goldhaber MK, Fireman BH. Пересмотренная таблица дожития плода: частота самопроизвольных абортов в трех когортах Kaiser Permanente. Эпидемиология. 1991 Янв; 2 (1): 33-9. [PubMed: 2021664]
- 3.
- Сердиншек Т., Релич М., Ковач В. Ведение невынашивания беременности в первом триместре: эффективность и частота осложнений. J Obstet Gynaecol. 2019 июль; 39 (5): 647-651. [PubMed: 30
7]
- 4.
- Zeqiri F, Paçarada M, Kongjeli N, Zeqiri V, Kongjeli G.Замершая беременность и применение мизопростола. Med Arh. 2010; 64 (3): 151-3. [PubMed: 20645507]
- 5.
- Yin Y, Zhang T, Dai Y, Bao Y, Chen X, Lu X. Влияние свинца в плазме на анэмбриональную беременность. Ann N Y Acad Sci. Октябрь 2008; 1140: 184-9. [PubMed: 18991916]
- 6.
- Хертиг А.Т., Рок Дж. Поиск ранних оплодотворенных яйцеклеток человека. Gynecol Invest. 1973; 4 (3): 121-39. [PubMed: 4593973]
- 7.
- Berglund G. Получение антисыворотки к антигену с низкой молекулярной массой.Природа. 1965, 01 мая; 206 (983): 523-4. [PubMed: 4953500]
- 8.
- Shekoohi S, Mojarrad M, Raoofian R, Ahmadzadeh S., Mirzaie S., Hassanzadeh-Nazarabadi M. Хромосомное исследование пар с историей рецидивирующих самопроизвольных абортов с диагностированной патологией яичников. Int J Mol Cell Med. 2013 осень; 2 (4): 164-8. [Бесплатная статья PMC: PMC3927383] [PubMed: 24551808]
- 9.
- Робинсон Л., Галлос И.Д., Коннер С.Дж., Райкхова М., Миллер Д., Льюис С., Киркман-Браун Дж., Кумарасами А. Эффект фрагментации ДНК сперматозоидов по частоте выкидышей: систематический обзор и метаанализ.Hum Reprod. 2012 Октябрь; 27 (10): 2908-17. [PubMed: 227]
- 10.
- Кавальканте М.Б., Сарно М., Пейшото А.Б., Араухо Джуниор Э., Барини Р. Ожирение и повторяющийся выкидыш: систематический обзор и метаанализ. J Obstet Gynaecol Res. 2019 Янв; 45 (1): 30-38. [PubMed: 30156037]
- 11.
- Патки А., Чаухан Н. Эпидемиологическое исследование для определения распространенности и факторов риска, связанных с рецидивирующим самопроизвольным выкидышем в Индии. J Obstet Gynaecol India. 2016 Октябрь; 66 (5): 310-5.[Бесплатная статья PMC: PMC4958068] [PubMed: 27486274]
- 12.
- Sundermann AC, Zhao S, Young CL, Lam L, Jones SH, Velez Edwards DR, Hartmann KE. Употребление алкоголя во время беременности и выкидыша: систематический обзор и метаанализ. Alcohol Clin Exp Res. 2019 август; 43 (8): 1606-1616. [Бесплатная статья PMC: PMC6677630] [PubMed: 31194258]
- 13.
- Андерсен Л.Б., Деченд Р., Каруманчи С.А., Нильсен Дж., Йоргенсен Дж. С., Дженсен Т.К., Кристесен Х.Т. Ангиогенные маркеры беременности на ранних сроках и самопроизвольный аборт: когортное исследование Odense Child.Am J Obstet Gynecol. 2016 ноя; 215 (5): 594.e1-594.e11. [PubMed: 27287686]
- 14.
- Хоман Г., Браун С., Моран Дж., Хоман С., Крейн Дж. Хорионический гонадотропин человека как предиктор исхода беременностей с применением вспомогательных репродуктивных технологий. Fertil Steril. 2000 Февраль; 73 (2): 270-4. [PubMed: 10685527]
- 15.
- Magnus MC, Wilcox AJ, Morken NH, Weinberg CR, Håberg SE. Роль материнского возраста и истории беременности в риске выкидыша: проспективное исследование на основе регистров. BMJ. 2019 20 марта; 364: 1869.[Бесплатная статья PMC: PMC6425455] [PubMed: 30894356]
- 16.
- Риган Л., Брауде П.Р., Трембат П.Л. Влияние репродуктивной функции в прошлом на риск самопроизвольного аборта. BMJ. 1989 26 августа; 299 (6698): 541-5. [Бесплатная статья PMC: PMC1837397] [PubMed: 2507063]
- 17.
- Ким С., Барнард С., Нилсон Дж. П., Хики М., Васкес Дж. К., Доу Л. Медицинские методы лечения неполного выкидыша. Кокрановская база данных Syst Rev.2017, 31 января; 1: CD007223. [Бесплатная статья PMC: PMC6464743] [PubMed: 28138973]
- 18.
- Zhang J, Gilles JM, Barnhart K, Creinin MD, Westhoff C, Frederick MM., Национальный институт детского здоровья и развития человека (NICHD) Управление ранней неудачей беременности. Сравнение медикаментозного лечения с использованием мизопростола и хирургического лечения несостоятельности беременности на ранних сроках. N Engl J Med. 2005 25 августа; 353 (8): 761-9. [PubMed: 16120856]
Анэмбриональная беременность — StatPearls — Книжная полка NCBI
Непрерывное обучение
Зараженная яйцеклетка, также известная как анэмбриональная беременность, возникает, когда формируются и растут имплантаты оплодотворенной яйцеклетки и гестационный (эмбриональный) мешок, но эмбрион не развивается.Загрязнение яйцеклетки — единственная ведущая причина выкидыша. В этом упражнении описывается лечение пораженной плодной яйцеклетки и подчеркивается роль межпрофессиональной группы в обучении пациента этому состоянию.
Целей:
Обозначьте факторы риска заражения яйцеклетки.
Опишите клиническую картину пациента с пораженной яйцеклеткой.
Перечислите варианты лечения и ведения, доступные для пациента с пораженной яйцеклеткой.
Используйте стратегии межпрофессиональной команды для улучшения координации ухода и коммуникации для повышения показателей фертильности у пациентов с выкидышами в анамнезе.
Введение
Анэмбриональная беременность характеризуется наличием гестационного мешка, который формируется и растет, в то время как эмбрион не развивается. Хотя термины «анэмбриональная беременность» и «зараженная яйцеклетка» являются синонимами, последний теряет популярность для более описательного первого термина.Анэмбриональная беременность составляет значительную, но неизвестную долю выкидышей, при этом Американская ассоциация беременных оценивает, что анэмбриональная беременность составляет половину всех выкидышей в первом триместре. Примерно 15% всех клинически признанных беременностей заканчиваются потерей в первом триместре, при этом живорождение происходит только в 30% всех беременностей. [1] [2] Значительная часть пациенток с преждевременной потерей беременности (включая анэмбриональную беременность) не знают о своем выкидышах, особенно когда выкидыш на ранних сроках происходит на ранних стадиях беременности.
В первом триместре термины «потеря беременности на ранних сроках», «выкидыш» или «самопроизвольный аборт» часто используются как синонимы. Выкидыш на ранних сроках определяется как самопроизвольное прерывание беременности до 13 недель гестации. [3] [4]
Что такое выкидыш?
Всемирная организация здравоохранения (ВОЗ) и Центры по контролю и профилактике заболеваний (CDC) определяют выкидыш как потерю беременности до 20 недель гестации или изгнание или удаление эмбриона или плода весом 500 г или меньше.Это определение используется в США; однако он может варьироваться в зависимости от законов штата [5].
Биохимический выкидыш — это потеря, которая происходит после положительного результата теста на беременность в моче (ХГЧ) или повышенного уровня бета-ХГЧ в сыворотке до ультразвуковой или гистологической проверки и подтверждения.
Выкидыш — это когда ультразвуковое исследование или гистологические данные подтверждают наличие внутриутробной беременности. Клинический выкидыш подразделяется на ранний (до 12 недель беременности) и поздний (от 12 недель до 20 недель).
Этиология
Точную этиологию анэмбриональной беременности установить сложно. Этиологические факторы анэмбриональной беременности обычно понимаются и изучаются в более широком контексте ранней потери беременности (EPL), который включает как эмбриональную, так и анэмбриональную беременность. Этиологии включают:
- Морфологические аномалии эмбриона, которые препятствуют имплантации или предотвращают долгосрочное выживание эмбриона после имплантации. Считается, что эти морфологические аномалии связаны с хромосомными аномалиями.[6]
Хромосомные аномалии, которые в совокупности включают аутосомную трисомию, полиплоидию, полисомию половых хромосом и моносомию X, вероятно, представляют собой наиболее частую этиологию EPL. Трисомии — это основная хромосомная аномалия плода в спорадических случаях выкидыша (30% всех выкидышей) и 60% выкидышей с хромосомными аномалиями (повторный выкидыш). Трисомии с моносомией X (от 15% до 25%) и триплоидией (от 12% до 20%) составляют более 90% всех хромосомных аномалий, обнаруживаемых при спорадических случаях выкидыша.Согласно исследованию, проведенному Эдмондсом в 1992 году, трисомия 16 вызывала рудиментарный рост эмбриона с пустым мешком, тогда как другие трисомии часто приводили к ранней гибели эмбриона.
- Другие генетические и хромосомные аномалии включают транслокации, инверсии, пертурбации отдельных генов и плацентарный мозаицизм. [7] Также были отмечены кровные браки, приводящие к анэмбриональной беременности, что указывает на роль детерминант одного гена. [8] Существует вероятная связь между повреждением ДНК в сперме и выкидышем.[9]]
- Ожирение и преклонный возраст матери являются хорошо известными факторами, связанными с ранним невынашиванием беременности. [10]
- Туберкулез в развивающихся странах, а также инфекции репродуктивного тракта во всем мире могут вызывать предрасположенность к EPL. [11] Осложнения инфекций половых путей, включая внутриматочные спайки, могут препятствовать имплантации и росту эмбриона.
Порок развития матки, в том числе дидельфическая, двурогая и перегородка матки, может препятствовать или препятствовать долгосрочной имплантации эмбриона.
Иммунологические расстройства у матери, такие как дисфункция NK-клеток, аутоантитела, наследственная и приобретенная тромбофилия, среди прочего) могут привести к иммунологическому отторжению матери имплантируемого эмбриона в матку, что приведет к выкидышу.
Гормональные факторы (такие как низкий уровень прогестерона) и эндокринологические нарушения (аутоиммунитет щитовидной железы и дисфункция щитовидной железы) играют сложную роль в выкидышах. Синдром поликистозных яичников также связан с бесплодием и потерей беременности.
- Роль употребления алкоголя и связанного с ним повышенного риска выкидыша хорошо известна. [12]
Эпидемиология
Несмотря на то, что это трудно установить окончательно, анэмбриональная беременность, возможно, составляет половину всех выкидышей в первом триместре беременности. [13] [14] Частота выкидыша на ранних сроках (до 12 недель) оценивается примерно в 15% от клинически очевидных зачатий со значительными вариациями в частоте в зависимости от возраста пациенток.Заболеваемость колеблется от 10% у женщин в возрасте от 20 до 24 лет до 51% у женщин в возрасте от 40 до 44 лет. [15] Предыдущая история потери беременности на ранних сроках также предрасполагает пациентку к выкидышу. [16]
История и физика
Признаки и симптомы анэмбриональной беременности потенциально могут отражать симптомы внематочной беременности. Анэмбриональная беременность часто случайно отмечается на УЗИ в первом триместре беременности. Если анэмбриональная беременность прогрессирует до потери беременности на ранних сроках, у пациентки могут появиться спазмы в животе и вагинальное кровотечение.Выкидыш на ранних сроках при анэмбриональной беременности может протекать бессимптомно.
Оценка
Клинические признаки и симптомы, тест на беременность и ультразвуковое исследование подтверждают диагноз.
Тест на беременность можно получить, используя уровни ХГЧ в моче или сыворотке.
Ультразвуковое исследование (трансабдоминальное или трансвагинальное) классически демонстрирует пустой гестационный мешок без эмбриона.
Анэмбриональная беременность устанавливается с помощью эндовагинального ультразвукового исследования, когда в гестационном мешке со средним диаметром мешка ≥25 мм не видно видимого эмбриона.
В качестве альтернативы, анэмбриональная беременность может быть установлена при отсутствии эмбриона при последующем эндовагинальном сканировании:
≥11 дней после сканирования, демонстрирующего гестационный мешок с желточным мешком, но отсутствующий эмбрион
≥ 2 недель (14 дней) после сканирования, показывающего гестационный мешок без эмбриона или желточный мешок
Лечение / ведение
Три варианта лечения раннего невынашивания беременности включают выжидательную тактику, медикаментозное лечение и хирургическое лечение.Медикаментозное лечение с помощью мизопростола и хирургическое лечение считается более эффективным при ведении анэмбриональной беременности. В конечном итоге решение о рассмотрении одного из этих вариантов принимается на основе информированного разговора между пациентом и поставщиком медицинских услуг.
- Ожидающий менеджмент
Это составляет подход «бдительного ожидания»
Пациент находится под тщательным наблюдением без вмешательства по поводу спонтанного и полного прохождения ткани
Повторные сонограммы и тенденции уровней ХГЧ используются для подтверждения полного прохождения ткани
Достаточно разумного определения нисходящего тренда ХГЧ
- Медицинский менеджмент
При этом используется мизопростол (аналог простагландина), 800 мкг, вводимый вагинально
Оптимальная дозировка — постоянная область исследований
Этот вариант лечения обеспечивает более предсказуемый курс лечения
- Хирургическое лечение
Хирургическое лечение предполагает опорожнение матки с помощью ручного вакуума
Часто используется у пациентов с гемодинамической нестабильностью
Отсасывание / опорожнение матки выполняется быстрее, особенно в амбулаторных условиях
Дифференциальная Диагноз
Главный акушерский дифференциальный диагноз анэмбриональной беременности включает:
Псевдогестационный мешок, который представляет собой небольшое количество внутриматочной жидкости
Ранняя внутриутробная беременность
Внематочная беременность
кровотечение из имплантата в противном случае жизнеспособная беременность
Гестационная трофобластическая болезнь
Осложнения, связанные с жизнеспособной беременностью
Прогноз
Прогноз и успешное лечение потери беременности на ранних сроках d зависит от множества факторов, включая срок беременности.Прогноз обычно считается хорошим при всех трех вариантах ведения.
- выжидательная тактика: в метаанализе 20 исследований выжидательная тактика и медикаментозная тактика были определены как приемлемые варианты лечения неполного аборта. [17]
Медицинский менеджмент: Медицинский менеджмент более успешен при многократных дозах мизопростола. Пациенты с неполным абортом более успешно проходят медикаментозное лечение, чем выжидательную тактику.
- Хирургическое лечение: По крайней мере, одно крупное рандомизированное контрольное исследование определило более высокий уровень успеха хирургического лечения, чем медикаментозное лечение, с общим выводом об общей безопасности обоих вариантов лечения. [18]
Осложнения
Серьезные осложнения лечения встречаются редко. Осложнения могут включать:
Сильное кровотечение / кровоизлияние
Перфорация матки (в результате хирургического вмешательства)
Инфекция, включая фатальный сепсис
Осложнения из-за замершей внематочной беременности
Акушер-гинеколог
Лечащий врач
Психолог / психиатр
Врач отделения неотложной помощи
Радиолог / сонограф (особенно, если есть опасения по поводу внематочной беременности)
Derence и Derence Обучение пациентов
Ниже представлены ключевые моменты в обучении пациентов:
Пациентам следует рекомендовать обратиться в отделение неотложной помощи, если они испытывают сильное вагинальное кровотечение (две прокладки в час в течение примерно двух часов подряд).
Признаки и симптомы инфекции следует обсуждать с пациентами, особенно после хирургического вмешательства.
Лечение мизопростолом может вызвать лихорадочную реакцию, которую можно ошибочно принять за признак инфекции.
Профилактические антибиотики обычно не назначаются, но их можно назначить отдельным пациентам.
Пациентам следует придерживаться контрольных сонограмм и посещений амбулаторных больных, особенно если дополнительные дозы мизопростола считаются клинически необходимыми.
Выкидыш может быть травмирующим для пациента. Уверенность и сочувствие играют ключевую роль в оказании помощи пациентам в процессе горевания.
Жемчуг и другие проблемы
Потеря беременности — частое осложнение в первом триместре беременности
Большинство потерь происходит в первом триместре
Ранняя потеря беременности без развития эмбриона, вероятно, связана с хромосомными факторами. и генетические аномалии
Существуют особые сонографические критерии для определения анэмбриональной беременности
Псевдогестационный мешок, внематочная беременность и ранняя беременность — важные дифференциальные диагнозы, которые следует учитывать при оценке анэмбриональной беременности
Выживающая тактика , лечение мизопростолом и хирургическое лечение — три основных варианта ведения
Улучшение результатов группы здравоохранения
Установление анэмбриональной беременности на УЗИ иногда бывает затруднительным.Общение с радиологом, передающим лабораторные значения ХГЧ и показания пациента, может помочь избежать пропущенного диагноза внематочной беременности. Сонограф также играет важную роль в точном обследовании пациентки, чтобы должным образом исключить внематочную беременность. Пациенты с осложнениями первичного обращения или лечения часто обращаются в отделение неотложной помощи. Межпрофессиональное общение между врачом отделения неотложной помощи и акушером-гинекологом включает в себя подробный и подробный анамнез и медицинский осмотр.Это особенно касается признаков сепсиса или гемодинамической нестабильности. Роль специалиста по психическому здоровью в последующем наблюдении за пациентами также имеет решающее значение для обеспечения надлежащего управления психическим здоровьем пациента в случае возможной травмы.
Рисунок
Одиночный сонографический снимок, демонстрирующий гестационный мешок с желточным мешком. Полюс плода не виден. Это представитель пораженной яйцеклетки. Предоставлено доктором Давудом Тафти, доктором медицины.
Рисунок
Одиночный сонографический снимок, демонстрирующий гестационный мешок с желточным мешком.Полюс плода не виден. Это представитель пораженной яйцеклетки. Предоставлено доктором Давудом Тафти, MD
Рисунок
Единственное ультразвуковое изображение, демонстрирующее гестационный мешок с желточным мешком. Полюс плода не виден. Это представитель пораженной яйцеклетки. Предоставлено доктором Давудом Тафти, доктором медицины.
Ссылки
- 1.
- Macklon NS, Geraedts JP, Fauser BC. Зачатие продолжающейся беременности: «черный ящик» потери беременности на ранних сроках. Обновление Hum Reprod.2002 июль-август; 8 (4): 333-43. [PubMed: 12206468]
- 2.
- Goldhaber MK, Fireman BH. Пересмотренная таблица дожития плода: частота самопроизвольных абортов в трех когортах Kaiser Permanente. Эпидемиология. 1991 Янв; 2 (1): 33-9. [PubMed: 2021664]
- 3.
- Сердиншек Т., Релич М., Ковач В. Ведение невынашивания беременности в первом триместре: эффективность и частота осложнений. J Obstet Gynaecol. 2019 июль; 39 (5): 647-651. [PubMed: 30
7]
- 4.
- Zeqiri F, Paçarada M, Kongjeli N, Zeqiri V, Kongjeli G.Замершая беременность и применение мизопростола. Med Arh. 2010; 64 (3): 151-3. [PubMed: 20645507]
- 5.
- Yin Y, Zhang T, Dai Y, Bao Y, Chen X, Lu X. Влияние свинца в плазме на анэмбриональную беременность. Ann N Y Acad Sci. Октябрь 2008; 1140: 184-9. [PubMed: 18991916]
- 6.
- Хертиг А.Т., Рок Дж. Поиск ранних оплодотворенных яйцеклеток человека. Gynecol Invest. 1973; 4 (3): 121-39. [PubMed: 4593973]
- 7.
- Berglund G. Получение антисыворотки к антигену с низкой молекулярной массой.Природа. 1965, 01 мая; 206 (983): 523-4. [PubMed: 4953500]
- 8.
- Shekoohi S, Mojarrad M, Raoofian R, Ahmadzadeh S., Mirzaie S., Hassanzadeh-Nazarabadi M. Хромосомное исследование пар с историей рецидивирующих самопроизвольных абортов с диагностированной патологией яичников. Int J Mol Cell Med. 2013 осень; 2 (4): 164-8. [Бесплатная статья PMC: PMC3927383] [PubMed: 24551808]
- 9.
- Робинсон Л., Галлос И.Д., Коннер С.Дж., Райкхова М., Миллер Д., Льюис С., Киркман-Браун Дж., Кумарасами А. Эффект фрагментации ДНК сперматозоидов по частоте выкидышей: систематический обзор и метаанализ.Hum Reprod. 2012 Октябрь; 27 (10): 2908-17. [PubMed: 227]
- 10.
- Кавальканте М.Б., Сарно М., Пейшото А.Б., Араухо Джуниор Э., Барини Р. Ожирение и повторяющийся выкидыш: систематический обзор и метаанализ. J Obstet Gynaecol Res. 2019 Янв; 45 (1): 30-38. [PubMed: 30156037]
- 11.
- Патки А., Чаухан Н. Эпидемиологическое исследование для определения распространенности и факторов риска, связанных с рецидивирующим самопроизвольным выкидышем в Индии. J Obstet Gynaecol India. 2016 Октябрь; 66 (5): 310-5.[Бесплатная статья PMC: PMC4958068] [PubMed: 27486274]
- 12.
- Sundermann AC, Zhao S, Young CL, Lam L, Jones SH, Velez Edwards DR, Hartmann KE. Употребление алкоголя во время беременности и выкидыша: систематический обзор и метаанализ. Alcohol Clin Exp Res. 2019 август; 43 (8): 1606-1616. [Бесплатная статья PMC: PMC6677630] [PubMed: 31194258]
- 13.
- Андерсен Л.Б., Деченд Р., Каруманчи С.А., Нильсен Дж., Йоргенсен Дж. С., Дженсен Т.К., Кристесен Х.Т. Ангиогенные маркеры беременности на ранних сроках и самопроизвольный аборт: когортное исследование Odense Child.Am J Obstet Gynecol. 2016 ноя; 215 (5): 594.e1-594.e11. [PubMed: 27287686]
- 14.
- Хоман Г., Браун С., Моран Дж., Хоман С., Крейн Дж. Хорионический гонадотропин человека как предиктор исхода беременностей с применением вспомогательных репродуктивных технологий. Fertil Steril. 2000 Февраль; 73 (2): 270-4. [PubMed: 10685527]
- 15.
- Magnus MC, Wilcox AJ, Morken NH, Weinberg CR, Håberg SE. Роль материнского возраста и истории беременности в риске выкидыша: проспективное исследование на основе регистров. BMJ. 2019 20 марта; 364: 1869.[Бесплатная статья PMC: PMC6425455] [PubMed: 30894356]
- 16.
- Риган Л., Брауде П.Р., Трембат П.Л. Влияние репродуктивной функции в прошлом на риск самопроизвольного аборта. BMJ. 1989 26 августа; 299 (6698): 541-5. [Бесплатная статья PMC: PMC1837397] [PubMed: 2507063]
- 17.
- Ким С., Барнард С., Нилсон Дж. П., Хики М., Васкес Дж. К., Доу Л. Медицинские методы лечения неполного выкидыша. Кокрановская база данных Syst Rev.2017, 31 января; 1: CD007223. [Бесплатная статья PMC: PMC6464743] [PubMed: 28138973]
- 18.
- Zhang J, Gilles JM, Barnhart K, Creinin MD, Westhoff C, Frederick MM., Национальный институт детского здоровья и развития человека (NICHD) Управление ранней неудачей беременности. Сравнение медикаментозного лечения с использованием мизопростола и хирургического лечения несостоятельности беременности на ранних сроках. N Engl J Med. 2005 25 августа; 353 (8): 761-9. [PubMed: 16120856]
Зараженная яйцеклетка (анэмбриональная беременность): причины и симптомы
Обзор
Что такое пораженная яйцеклетка?
Зараженная яйцеклетка (также называемая анэмбриональной беременностью) — это тип раннего выкидыша, который происходит, когда оплодотворенная яйцеклетка имплантируется в матку, но не развивается в эмбрион.Эмбрион перестанет расти, но гестационный мешок (где будет развиваться эмбрион) продолжает расти. Плацента и пустой гестационный мешок будут выделять гормоны беременности — даже без эмбриона. Это вызывает у вас ранние симптомы беременности или даже положительный тест на беременность. Иногда это происходит на столь раннем сроке беременности, что вы даже не подозреваете, что беременны.
Когда происходит заражение яйцеклетки?
Зараженная яйцеклетка вызывает преждевременный выкидыш в первом триместре беременности.Во время внутриутробного развития оплодотворенная яйцеклетка превращается в бластоцит. Примерно на четвертой неделе беременности этот бластоцит имплантируется в стенку матки и превращается в эмбрион. Когда у вас пораженная яйцеклетка, гестационный мешок, в котором находится эмбрион, продолжает расти даже без эмбриона. Может произойти следующее:
- Зараженная яйцеклетка происходит на столь раннем сроке беременности, что вы даже не подозреваете, что беременны.
- У вас положительный тест на беременность и признаки беременности только для того, чтобы обнаружить пораженную яйцеклетку на первом УЗИ.
- У вас положительный тест на беременность и признаки беременности, но затем произошел выкидыш.
Насколько часто встречается пораженная беременность плодная яйцеклетка?
Зараженная яйцеклетка — это причина номер один выкидышей в первом триместре.
Симптомы и причины
Каковы симптомы пораженной яйцеклетки?
Зараженная яйцеклетка может возникнуть на столь раннем сроке беременности, что вы даже не подозреваете, что беременны. В других случаях могут наблюдаться такие признаки беременности, как задержка менструального цикла или положительный результат теста на беременность.У вас могут быть симптомы ранней беременности, такие как болезненность груди и тошнота по утрам.
В других случаях ваши симптомы будут напоминать симптомы выкидыша:
- Вагинальное кровотечение : Кровянистые выделения (легкое кровотечение), кровотечение или прохождение светло-серых тканей или сгустков крови.
- Спазмы: Спазмы от легкой до умеренной в области таза и живота.
Единственный способ подтвердить пораженную яйцеклетку — это ультразвуковое исследование.Он покажет гестационный мешок, внутри которого отсутствует эмбрион.
Что вызывает поражение яйцеклетки?
Зараженная яйцеклетка обычно вызывается хромосомными или генетическими проблемами во время деления клетки. Во время зачатия яйцеклетка начнет делиться вскоре после оплодотворения спермой. Примерно через десять дней из клеток сформировался эмбрион. В случае зараженной яйцеклетки эмбрион никогда не формируется и не перестает расти после того, как сформировался.
Как начинается выкидыш с поражением плодного яйца?
Выкидыш с поражением яйцеклетки вызывает вагинальное кровотечение и спазмы в животе.Выкидыш обычно кажется более интенсивным, чем обычный менструальный цикл. Вы можете принимать лекарства, отпускаемые без рецепта, например парацетамол, чтобы облегчить спазмы. Избегайте поднимать что-либо тяжелое или выполнять какие-либо изнурительные упражнения, так как это может усилить кровотечение. Кровянистые выделения могут наблюдаться в течение нескольких недель после выкидыша.
Диагностика и тесты
Как диагностировать пораженную яйцеклетку?
Ваш лечащий врач диагностирует пораженную плодную яйцеклетку с помощью трансвагинального ультразвукового исследования.Это происходит в первом триместре, обычно между семью и девятью неделями беременности. На этом сроке беременности должен быть виден эмбрион. При пораженной яйцеклетке гестационный мешок будет пуст.
- Вы лягте на стол для осмотра и положите ступни на стремена, как при обследовании органов малого таза. Ваш лечащий врач введет вам ультразвуковую палочку во влагалище, чтобы увидеть содержимое вашей матки.
- Зараженная яйцеклетка будет выглядеть как пустой мешок — почти как пузырь.
Люди часто не подозревают о поражении яйцеклетки. Это потому, что ваша плацента продолжает выделять гормоны, заставляя ваше тело думать, что вы беременны. Вот почему у вас все еще могут быть симптомы беременности, в том числе положительный тест на беременность.
Если у вас уже было кровотечение или признаки выкидыша, ваш лечащий врач с помощью ультразвука осмотрит содержимое вашей матки и диагностирует пораженную яйцеклетку.
Некоторые медицинские работники собирают серию образцов крови для проверки уровня ХГЧ (хорионического гонадотропина человека) в вашем организме.ХГЧ известен как гормон беременности, потому что он вырабатывается только беременными. Уровень ХГЧ в крови быстро увеличивается на ранних сроках беременности и достигает пика примерно на восьмой-десятой неделе. Если он не поднимается быстро, это может указывать на выкидыш или другое осложнение. Ваш врач может решить проверить ваш уровень ХГЧ в течение нескольких дней, чтобы оценить, как повышается ваш уровень ХГЧ. Это может быть эффективным инструментом для диагностики зараженной яйцеклетки.
Ведение и лечение
Как лечить пораженную яйцеклетку?
Некоторым людям может не потребоваться лечение, потому что ваше тело пропускает эмбрион через влагалище (выкидыш).Если в вашем организме не происходит выкидыша эмбриона, есть другие способы удалить содержимое матки. Ваш лечащий врач расскажет вам о возможных вариантах лечения:
- Расширение и кюретаж (D&C) : Это хирургическая процедура по удалению содержимого матки. Ваш лечащий врач расширит или откроет шейку матки и использует медицинские инструменты и отсос для удаления тканей беременных из вашей матки. Это делается под наркозом или под общим наркозом.
- Естественный выкидыш: Если это безопасно, вы можете понаблюдать и подождать, чтобы увидеть, освобождает ли ваше тело в конечном итоге ткани беременности. Иногда для этого могут потребоваться дни или недели. Ваш лечащий врач сообщит вам, подходит ли вам этот вариант. Как только начнется выкидыш, вы почувствуете спазмы, боли в животе и кровотечение.
- Выкидыш, вызванный лекарствами : Вам могут дать лекарство под названием мизопростол, чтобы вызвать выкидыш.Это продвигает процесс и избавляет от необходимости ждать, пока выкидыш начнется сам по себе. В течение 30-10 часов после приема лекарства у вас появятся спазмы, боли в животе и кровотечение.
Контрольный прием обычно назначается через четыре-шесть недель после выкидыша или D&C. Вам могут сделать еще одно УЗИ, чтобы подтвердить, что матка пуста. Ваш лечащий врач проверит наличие признаков инфекции и убедится, что не было никаких осложнений.
Каковы осложнения пораженной яйцеклетки?
Осложнения пораженной яйцеклетки встречаются редко, но возможные осложнения могут включать:
- Чрезмерное кровотечение или кровоизлияние.
- Инфекция.
- Рубцевание (после процедуры D&C).
- Слезы в матке (после процедуры D&C).
Сколько времени нужно, чтобы оправиться от зараженной яйцеклетки?
Восстановление после выкидыша или D&C может длиться от одной-двух недель до месяца. Спазмы обычно длятся до недели, но кровотечение может длиться несколько недель. Кровотечение должно стать слабее, пока не остановится полностью.
Вы можете вернуться к обычным занятиям, когда почувствуете себя комфортно.Кровотечение может усилиться при физических нагрузках или физических нагрузках. Гормоны могут оставаться в вашем теле и задерживать менструальный цикл. У большинства людей менструация наступает в течение четырех-шести недель после заражения яйцеклетки.
Эмоциональное восстановление после испорченного выкидыша может занять больше времени. Вы можете испытывать чувство печали, гнева или замешательства. Это нормально, если нужно время, чтобы горевать. Попросите друзей и семью о поддержке.
Профилактика
Можно ли предотвратить заражение яйцеклетки?
Загрязнение яйцеклетки невозможно предотвратить.Некоторые пары могут захотеть провести генетическое тестирование ткани внутри матки. Это позволит определить первопричины вашего выкидыша и может быть полезно парам, у которых произошла многоплодная беременность.
Перспективы / Прогноз
Как скоро после заражения яйцеклетки я смогу снова забеременеть?
Большинство медицинских работников рекомендуют пройти один или два регулярных менструальных цикла, прежде чем пытаться снова зачать ребенка после любого типа выкидыша.
Каковы мои шансы получить еще одну зараженную яйцеклетку?
Ваши шансы заразить еще одну зараженную яйцеклетку низки.У большинства людей наступает здоровая доношенная беременность. Если у вас более одной зараженной яйцеклетки, ваш лечащий врач может предложить пройти тестирование, чтобы определить, есть ли основная причина.
Жить с
Когда мне следует обратиться к поставщику медицинских услуг?
Немедленно позвоните своему врачу, если у вас есть какие-либо из этих симптомов:
- Сильное кровотечение из влагалища.
- Головокружение или обморок.
- Не проходит лихорадка.
- Симптомы, которые со временем ухудшаются.
- Сильная боль, которая не купируется обезболивающими.
Когда мне следует обратиться в скорую помощь?
Обратитесь в ближайшее отделение неотложной помощи. Если у вас сильное вагинальное кровотечение — более двух подушечек в час в течение двух часов подряд — или у вас есть такие симптомы анемии, как головокружение, учащенное сердцебиение или бледность.
Какие вопросы я должен задать своему врачу?
Потеря беременности расстраивает и сбивает с толку. Не стесняйтесь задавать любые вопросы.Это совершенно нормально — задавать вопросы и испытывать эмоции в это время. Вы можете задать следующие вопросы:
- Могу ли я допустить выкидыш или мне следует принимать лекарства, чтобы вызвать выкидыш?
- Каковы риски выкидыша?
- Мне нужно иметь D&C?
- Каковы риски D&C?
- Как долго я могу ожидать кровотечения или спазмов?
- Есть какие-нибудь признаки того, что это повторится?
- Когда я могу начать попытки зачать ребенка?
- Мне нужно вернуться на новое УЗИ?
Часто задаваемые вопросы
Считается ли пораженная яйцеклетка выкидышем?
Да, пораженная яйцеклетка — это выкидыш.Выкидыш — это потеря беременности до 20 недель. Зараженная яйцеклетка считается ранним выкидышем, потому что она происходит до 13 недель беременности.
Как долго вы можете носить зараженную яйцеклетку?
Время вынашивания пораженной яйцеклетки варьируется. Ваша плацента будет продолжать расти и выделять гормоны без зародыша. У некоторых людей выкидыш может произойти в течение нескольких дней или недель. Другие могут все еще верить, что они беременны, только для того, чтобы обнаружить пораженную яйцеклетку при первом ультразвуковом исследовании.
Может ли пораженная яйцеклетка превратиться в ребенка?
Нет, пустой плодный мешок не превратится в эмбрион. Формирование эмбриона происходит в течение двух недель после зачатия. К моменту формирования гестационного мешка клетки уже должны были сформировать эмбрион. Ваш лечащий врач сможет осмотреть ваш гестационный мешок, чтобы подтвердить, что эмбрион не развился.
Повышается ли уровень ХГЧ при пораженной яйцеклетке?
Да, в большинстве случаев уровень ХГЧ повышается, что указывает на положительный результат теста на беременность и симптомы беременности.Это потому, что плацента продолжает выделять ХГЧ, даже если эмбриона нет. Гормон ХГЧ иногда называют гормоном беременности, потому что он вырабатывается только во время беременности.
Является ли зараженная яйцеклетка более распространенной при ЭКО?
Зараженная яйцеклетка не чаще встречается при ЭКО (экстракорпоральном оплодотворении). Ваши шансы получить зараженную яйцеклетку при лечении ЭКО примерно такие же, как и при естественном зачатии.
Записка из клиники Кливленда
Потерять беременность сложно.Если вы переживаете выкидыш, поговорите со своим врачом, чтобы он порекомендовал группы поддержки или консультантов. Поддержка может помочь вам пережить это трудное время. Большинство людей, у которых была пораженная плодная яйцеклетка, продолжат беременность здоровой.
Зараженная яйцеклетка: частая причина выкидыша
Зараженная яйцеклетка — это тип очень раннего выкидыша, который случается, когда оплодотворенная яйцеклетка никогда не перерастает в эмбрион или эмбрион перестает расти вскоре после имплантации.
Поскольку это происходит всего через несколько недель после овуляции и оплодотворения, многие женщины даже не подозревают о своей беременности.
Если вы получите отрицательный тест на беременность через несколько дней после положительного результата или если после УЗИ у вас диагностирован ранний выкидыш, естественно, что вы растеряны и расстроены. Узнав о причинах заражения яйцеклетки, может быть обнадеживающе, особенно с учетом того, что шансы на здоровую беременность в будущем остаются очень высокими.
Что такое пораженная яйцеклетка?
Зараженная яйцеклетка, также известная как анэмбриональная беременность, возникает, когда что-то идет не так вскоре после зачатия. После того, как яйцеклетка оплодотворена и имплантирована в матку, у нее начинает развиваться плацента, но не эмбрион.
При нормальной беременности сперматозоид оплодотворяет яйцеклетку вскоре после овуляции. Через несколько часов это оплодотворенное яйцо начинает делиться и в конечном итоге формирует эмбрион. Имплантация стимулирует развитие плаценты и повышение уровня гормонов (включая ХГЧ, который определяется домашним тестом на беременность).Эмбрион продолжает расти, и примерно к 5-6 неделе беременности его можно увидеть как пятнышко на УЗИ.
Врачи могут диагностировать пораженную яйцеклетку с помощью УЗИ, начиная примерно с 7 недели беременности. Визуализация покажет меньший по размеру и пустой гестационный мешок, в котором нет эмбриона.
Что вызывает заражение яйцеклетки?
Большинство ранних выкидышей происходят из-за хромосомных аномалий. Исследования показывают, что более двух третей выкидышей с поражением яйцеклеток связаны с генетическими аномалиями.Оплодотворенная яйцеклетка имела лишнюю хромосому или отсутствовала хромосома. Это означает, что у них просто не было нужного сочетания генетического материала для дальнейшего развития.
В конечном счете, пораженная яйцеклетка — это биологический конец беременности, которая протекает не совсем правильно. Это означает, что ни вы, ни ваш партнер не сделали ничего, что могло бы вызвать это, и вы не могли ничего сделать, чтобы этого не произошло.
Симптомы пораженной яйцеклетки
Поначалу пораженная яйцеклетка кажется похожей на нормальную беременность.Это потому, что организм чувствует, что что-то имплантировано в матку, и продолжает вырабатывать гормоны, в том числе ХГЧ, которые вызывают симптомы ранней беременности. Многие люди с анэмбриональной беременностью по-прежнему получают положительный тест на беременность и испытывают такие симптомы, как утреннее недомогание, боль в груди и вздутие живота.
Когда оплодотворенная яйцеклетка не может превратиться в эмбрион, уровень ХГЧ начинает падать, и симптомы беременности начинают исчезать. На этом этапе могут появиться признаки выкидыша, например кровотечение и спазмы.
Симптомы пораженной яйцеклетки могут включать:
- Сильное кровотечение . Легкое кровотечение и кровянистые выделения могут быть нормальным явлением на ранних сроках беременности. Вам следует обратиться к врачу, если у вас более сильное кровотечение, подобное вашему менструальному циклу.
- Сильные спазмы. Некоторые спазмы во время беременности также часто являются нормальным явлением, но всегда проверяйте, чтобы спазмы во время беременности были проверены, если вы обеспокоены, и особенно если они сопровождаются такими симптомами, как кровотечение или лихорадка.Спазмы могут указывать на другие осложнения беременности, включая внематочную беременность, которые могут потребовать медицинской помощи.
- Аномальное ультразвуковое исследование. Ваш врач увидит гестационный мешок меньшего размера, чем ожидалось, без эмбриона.
- Снижение уровня ХГЧ. Исследования показывают, что анализы крови показывают более низкие уровни гормона беременности ХГЧ, начиная примерно с шести-восьми недель беременности при анэмбриональной беременности.
Зараженную яйцеклетку можно диагностировать только с помощью УЗИ, которое показывает, что оплодотворенная яйцеклетка не превратилась в эмбрион.Ультразвук также позволяет вашему врачу подтвердить, что симптомы не вызваны внематочной беременностью или имплантацией оплодотворенной яйцеклетки вне матки (обычно в маточной трубе). Внематочная беременность вызывает симптомы, аналогичные анэмбриональной беременности, но требует немедленного лечения, поскольку может привести к опасному для жизни внутреннему кровотечению.
Если вы не уверены в первом дне вашей последней менструации, и ваш врач не может определить эмбрион на УЗИ, ваш врач может попросить вас вернуться через неделю на контрольное УЗИ.
Насколько часто встречается пораженная яйцеклетка?
Зараженная яйцеклетка — самая частая причина выкидыша. По оценкам экспертов, пораженная яйцеклетка составляет около 50 процентов всех выкидышей в первом триместре. Около 15 процентов всех беременностей заканчиваются выкидышем до 13 недели беременности.
Имейте в виду, что, как и все виды выкидышей, выкидыши из-за зараженной плодной яйцеклетки происходят на очень ранних сроках беременности, поэтому не все случаи диагностируются. Это затрудняет точный подсчет того, как часто встречается это состояние.
Лечение пораженной яйцеклетки
Если ваш врач диагностирует пораженную яйцеклетку, он, вероятно, рассмотрит следующие варианты лечения:
- Выжидательная тактика. Если ваше тело осознает, что эмбрион не развивается, оно вытеснит содержимое вашей матки с кровотечением, похожим на обильные месячные. Врачи часто сначала рекомендуют подождать от нескольких дней до недели, чтобы увидеть, проходит ли анэмбриональная беременность естественным путем.
- Лекарства. Если гормоны, вырабатываемые имплантированным эмбрионом, заставляют матку поддерживать беременность, ваш лечащий врач может прописать лекарство, которое стимулирует матку очищать ее содержимое.
- Хирургия. Ваш врач может также порекомендовать короткую хирургическую процедуру, известную как расширение и выскабливание (D и C) для опорожнения матки.
Как пораженная яйцеклетка повлияет на мои шансы снова забеременеть?
Любая потеря беременности, какой бы ранней она ни была, может быть душераздирающей.Хорошие новости: велики шансы, что у вас будет здоровая беременность и ребенок.
У большинства женщин случается только один выкидыш, прежде чем они родят здорового ребенка; только около 1 процента имеют повторные выкидыши. И метод лечения после потери — ожидание, лекарства или хирургическая процедура — не влияет на ваши шансы на зачатие позже.
Если у вас неоднократно случались случаи заражения яйцеклеток, ваш врач, вероятно, порекомендует пройти тестирование, чтобы убедиться, что нет первопричины проблемы, такой как гормональный дисбаланс или генетическое заболевание.Ранняя несостоятельность беременности (пораженная плодная яйцеклетка)
Что такое прерывание беременности на ранних сроках?
Недостаточная беременность (также известная как пораженная плодная яйцеклетка или анэмбриональная беременность) — частая причина выкидыша. Это происходит, когда оплодотворенная яйцеклетка имплантируется в матку, но никогда не превращается в эмбрион. Если у вас случился срыв беременности на ранних сроках, вы можете не узнать об этом до конца первого триместра.
Что произойдет, если у меня случится прерывание беременности на ранних сроках?
При неудачной беременности на ранних сроках тест на беременность все равно будет положительным, потому что плацента начинает развиваться и выделяет хорионический гонадотропин человека (ХГЧ), гормон, который ищут в этих тестах.На раннем этапе у вас также могут быть некоторые общие симптомы беременности, такие как усталость, тошнота и боль в груди. Позже, когда уровень гормонов начнет снижаться, эти симптомы исчезнут, и у вас, скорее всего, появятся кровянистые выделения или кровотечение.
Сначала вы можете заметить красновато-коричневые пятна. Позже у вас могут возникнуть судороги или кровотечение из-за снижения уровня гормонов. Если у вас спазмы или кровотечение, или ваша матка не растет должным образом, или если ваш лечащий врач не слышит сердцебиение ребенка с помощью допплера примерно к 12 неделям, вам нужно будет проверить УЗИ. Ваш ребенок.Если беременность прервалась на ранних сроках, УЗИ покажет пустой плодный мешок.
У вас может быть выкидыш — то есть изгнание гестационного мешка и скопившихся тканей — к концу вашего первого триместра, хотя это может произойти и раньше. Однако процесс выкидыша может занять недели, и как только вы обнаружите, что не вынашиваете ребенка, вы можете обнаружить, что ждать самопроизвольного выкидыша слишком эмоционально или физически неудобно (если у вас сильные судороги).
В этом случае вы можете использовать лекарства, чтобы ускорить процесс выкидыша. Или вы можете выбрать процедуру — отсасывающий кюретаж или дилатацию и кюретаж (D&C) для удаления ткани. Вам потребуется удалить ткань, если у вас возникнут какие-либо проблемы, из-за которых ожидание выкидыша небезопасно, например сильное кровотечение или признаки инфекции.
Когда я могу снова попытаться зачать ребенка?
Некоторые врачи рекомендуют подождать, чтобы зачать ребенка, пока у вас не начнутся месячные, которые, вероятно, произойдут через четыре-шесть недель после выкидыша или удаления ткани.(Пока вы ждете, вам нужно будет использовать противозачаточные средства, поскольку овуляция может наступить уже через две недели после выкидыша.)
После этого все в порядке. И одно шотландское исследование с участием более 30 000 женщин пришло к выводу, что женщины, которые забеременели в течение шести месяцев после выкидыша, на самом деле имеют наилучшие шансы на здоровую беременность. У этих женщин было меньше выкидышей или внематочных беременностей, чем у женщин, забеременевших через 6–12 месяцев после выкидыша.
Однако, хотя физически вы можете быть готовы снова забеременеть, вы можете не чувствовать себя готовым эмоционально.Каждая женщина справляется с горем из-за потери беременности на ранних сроках по-своему, и некоторым женщинам требуется несколько месяцев, прежде чем они захотят снова зачать ребенка.
Означает ли ранний отказ беременности, что у меня снова случится выкидыш?
Нет. Хотя вы, вероятно, будете беспокоиться о возможности повторного выкидыша, эксперты по фертильности не считают одиночную потерю беременности на ранних сроках признаком того, что с вами или вашим партнером что-то не так. Большинство практикующих будут ждать, пока у женщины не произойдет два или три выкидыша подряд, чтобы заказать специальные анализы крови и генетические тесты, чтобы попытаться выяснить, что происходит.
Анэмбриональная беременность: причины, симптомы и лечение
Наша цель FirstCry Parenting — предоставить вам наиболее полную, точную и актуальную информацию.Каждая статья, которую мы публикуем, соответствует строгим правилам и включает несколько уровней рецензирования как нашей редакционной командой, так и экспертами. Мы приветствуем ваши предложения по повышению полезности этой платформы для всех наших пользователей. Напишите нам по адресу [email protected]
.Последнее обновление
Выкидыши происходят не только из-за гормональных или физических проблем.Это также может быть из-за состояния, называемого зараженной яйцеклеткой, которое довольно сложно обнаружить у беременных женщин в первые несколько недель беременности. Читайте дальше, чтобы узнать больше о пораженной яйцеклетке, ее признаках, причинах и лечении.
Что такое зараженная яйцеклетка?
Зараженная яйцеклетка — это состояние, при котором оплодотворенная яйцеклетка имплантируется в матку, но не развивается в эмбрион. Это также называется анэмбриональной беременностью, потому что плодный мешок формируется и растет, но эмбрион не развивается.Это состояние вызывает наибольшее количество ранних выкидышей.
Насколько часто встречается зараженная яйцеклетка?
Зараженная яйцеклетка возникает так рано, что вы даже не подозреваете, что беременны. На его долю приходится от 45% до 55% всех выкидышей. 1 из 2 выкидышей в первом триместре происходит из-за пораженной яйцеклетки.
Каковы причины заражения яйцеклетки?
Причины заражения яйцеклетки не могут быть четко определены. Это происходит, когда ранний эмбрион перестает развиваться, реабсорбируется и выходит из пустого гестационного мешка.Это может быть связано с плохим качеством яйцеклетки или спермы, что приводит к хромосомным аномалиям в оплодотворенной яйцеклетке. Зараженная яйцеклетка возникает на ранних сроках беременности между 8 и 13 неделями. Иногда даже до того, как вы узнаете, что беременны.
Каковы симптомы зараженной яйцеклетки?
Зараженная яйцеклетка чаще всего возникает на очень ранних сроках беременности — еще до того, как большинство женщин осознают, что они беременны. У вас могут быть признаки и симптомы нормальной беременности, такие как тошнота и болезненность груди.Но когда эмбрион перестает расти и уровень гормонов снижается, симптомы беременности также проходят. Также могут быть спазмы в животе, легкие кровянистые выделения или кровотечение; однако УЗИ покажет пустой мешок.
В некоторых случаях женщины продолжают сталкиваться с признаками ранней беременности, поскольку все кажется нормальным. Причиной этого является уровень хорионического гонадотропина человека (ХГЧ), который продолжает расти. Этот вид выкидыша диагностируется на УЗИ к 8 неделе беременности.Будет виден большой плодный мешок, но нет эмбриона.
Иногда симптомы пораженной яйцеклетки (поскольку женщина, скорее всего, не подозревает о своей беременности) ошибочно принимают за симптомы дисменореи из-за спазмов и незначительных кровянистых выделений или кровотечений. Это заканчивается тем, что организм вымывает слизистую оболочку матки, и у вас бывают периоды, которые могут быть более тяжелыми, чем обычно.
Как проводится диагностика пораженной яйцеклетки?
Критерии диагностики пораженной плодом яйцеклетки или анэмбриональной беременности с помощью УЗИ:
- Неспособность идентифицировать эмбрион в гестационном мешке (20 мм) с помощью трансабдоминального УЗИ.
- Неспособность идентифицировать эмбрион в гестационном мешке (18 мм) с помощью трансвагинального ультразвукового исследования.
- Неспособность идентифицировать желточный мешок в гестационном мешке (13 мм).
- Существует вероятность того, что очертания мешочка неправильные или неполные.
- Аномально низкое положение гестационного мешка.
Возможно ли ошибочный диагноз?
Существует вероятность того, что на ранних сроках беременности поставлен неправильный диагноз зараженной яйцеклетки.Ребенок обычно начинает развиваться после 5-й недели и только после этого становится видимым на ультразвуковых изображениях.
Советы по предотвращению ошибочного диагноза зараженной яйцеклетки
Вот несколько советов, которые необходимо помнить каждой беременной женщине, чтобы избежать ошибочного диагноза пораженной яйцеклетки. На теле женщины могут появиться признаки, о которых раньше никто не догадывался. Следовательно, всегда лучше быть на 100% уверенным в своем состоянии, чтобы предпринять необходимые действия.
- Было бы неплохо дождаться УЗИ до 7-й недели беременности.УЗИ может потребоваться раньше, если есть признаки осложнений.
- Вы всегда можете получить второе мнение, чтобы подтвердить условие.
Как лечить зараженную яйцеклетку?
В большинстве случаев пораженная яйцеклетка не нуждается в лечении, поскольку организм, узнав, что эмбрион не развивается, автоматически удаляет ткань. Тем не менее, вашему гинекологу нужно будет позвонить, чтобы узнать, как действовать, когда это заболевание будет обнаружено. Это может включать следующее:
- Лекарство — Ваш врач может прописать вам мизопростол или Cytotec, которые вызывают выкидыш.Его можно принимать внутрь или вводить во влагалище. У вас будет кровотечение в течение 2-3 дней. Имейте в виду, что лекарства также могут вызывать тошноту, диарею или спазмы в животе.
- Дилатация и выскабливание (D&C) — Это хирургическая процедура по очистке эмбриональной ткани. Иногда это делается под анестезией или в основном под седацией. Устье шейки матки расширяется хирургическим инструментом, и ткань удаляется с помощью аспирации или вырезается.Хотя эта процедура не вызывает осложнений, могут возникнуть некоторые проблемы, такие как перфорация матки, кровотечение или синдром Ашермана.
- Естественное выделение тканей — Вы можете подождать, пока выкидыш произойдет естественным путем, но это также может усилить ваше беспокойство. Кроме того, есть вероятность, что даже после ожидания из-за оставшихся продуктов вам может потребоваться медицинское вмешательство. Естественное изгнание может занять до двух недель. Единственное преимущество ожидания в том, что нет никаких шансов на осложнения, связанные с хирургическим вмешательством или лекарствами.
Чем выкидыш при анэмбриональной беременности отличается от невынашивания беременности?
При анэмбриональной беременности или беременности с поражением плодного яйца мешочек развивается, однако внутри нет плода. Это обнаруживается только с помощью ультразвука. Это могло означать одно из двух: эмбрион был зачат, но либо не развился, либо абсорбировался в матке на начальной стадии. В большинстве случаев у беременных женщин происходит естественный выкидыш в домашних условиях, когда эмбрион не выходит из организма, так как он либо абсорбировался, либо не развился.Однако ткань беременных выглядит как толстые сгустки. Иногда матери могут посоветовать пройти процедуру, если ожидание естественного выкидыша с удалением тканей опасно.
В то время как при анэмбриональной беременности эмбрион не формируется, при невынашивании беременности плод умирает на ранних сроках беременности. Пропущенный выкидыш также известен как тихий выкидыш, поскольку организм не может обнаружить гибель плода и продолжает вырабатывать гормоны беременности. Плацента цела, и симптомы беременности обычно сохраняются.Выкидыш обычно обнаруживают по отсутствию сердцебиения плода во время УЗИ. В этом случае эмбрион может быть изгнан естественным путем или с помощью процедуры, основанной на рекомендации врача.
Физическое и эмоциональное исцеление после неэмбриональной беременности
Физическое исцеление после выкидыша у каждой женщины индивидуальное. Исцеление может варьироваться в зависимости от того, произошел ли выкидыш естественным путем или в результате D&C, и от того, как долго вы были во время беременности.
У женщины, выздоравливающей после анэмбрионального выкидыша, будет сильное кровотечение и спазмы. Она может продолжать принимать пренатальные витамины, но воздерживаться от секса, спринцеваний и использования тампонов в течение как минимум одного месяца.
Эмоциональное исцеление от невынашивания беременности может быть очень трудным, и с пораженной яйцеклеткой особенно важно, чтобы женщина осознала, что она имеет полное право признать свою потерю.
Поскольку после выкидыша в организме происходит еще один набор физических, психических и гормональных изменений, она может испытывать перепады настроения.Таким образом, крайне необходимо сосредоточиться на позитивных мыслях и делать то, что делает ее счастливой.
Часто задаваемые вопросы об анэмбриональной беременности
Вот несколько часто задаваемых вопросов об анэмбриональной беременности:
1. Повлияет ли это на шансы родить еще одного ребенка?
Зараженная яйцеклетка не влияет на шансы родить еще одного ребенка. Согласно статистике, у женщин, у которых случился выкидыш, есть высокий уровень успеха при следующей беременности.
2. Когда можно забеременеть после анэмбриональной беременности?
Врачи рекомендуют повторить попытку после того, как у вас будут первые месячные после выкидыша.Совершенно естественно, что женщины испытывают тревогу после выкидыша, но им придется подождать хотя бы до следующей менструации.
3. Что делать — D&C или ждать естественного выкидыша?
Женщина может выбрать: пойти с D&C или дождаться естественного выкидыша. Гинекологи не рекомендуют D&C на ранних сроках беременности. Однако может быть полезно, если вы планируете исследовать ткани в лаборатории патологии, чтобы определить причину выкидыша, особенно если он повторяется.
4. Как предотвратить заражение яйцеклетки?
К сожалению, предотвратить заражение яйцеклетки невозможно. Когда это происходит, гестационный мешок и скопившиеся ткани должны быть вытолкнуты к концу 1-го триместра.
5. Возникнет ли снова пораженная яйцеклетка?
Нельзя сказать, что пораженная яйцеклетка не может снова возникнуть у той же женщины.


 Его определяют уже после того, как беременность замерла, поскольку проходит патология без явных симптомов;
Его определяют уже после того, как беременность замерла, поскольку проходит патология без явных симптомов;
 Фолиевая кислота участвует в делении ДНК клеток. При ее дефиците в ранние сроки беременности происходит нарушение расхождения хромосом, их неправильное расположение. Также при нехватке фолатов увеличивается чувствительность к радиационному воздействию.
Фолиевая кислота участвует в делении ДНК клеток. При ее дефиците в ранние сроки беременности происходит нарушение расхождения хромосом, их неправильное расположение. Также при нехватке фолатов увеличивается чувствительность к радиационному воздействию. Анэмбриония этого типа может сохраняться до 11 недели, яйцо достигает размера 4,5-5 см.
Анэмбриония этого типа может сохраняться до 11 недели, яйцо достигает размера 4,5-5 см. Если через 2 недели при повторном УЗИ не выявляется сердцебиение, то выставляется диагноз анэмбрионии.
Если через 2 недели при повторном УЗИ не выявляется сердцебиение, то выставляется диагноз анэмбрионии. Данная диагностика позволяет акцентировать внимание на одной из самых частых причин нарушения развития беременности и дает возможность составить тактику дальнейшего обследования и лечения.
Данная диагностика позволяет акцентировать внимание на одной из самых частых причин нарушения развития беременности и дает возможность составить тактику дальнейшего обследования и лечения.