Затяжной кашель | ФБУЗ Лечебно-реабилитационный центр Минэкономразвития России. Официальный сайт
В течение жизни человека беспокоят разные проблемы со здоровьем. Есть жалобы, которые пугают человека, и он сразу бежит к врачу: «Доктор, мне трудно дышать!» или « Доктор, у меня кровь в мокроте!»
Однако, почему-то жалоба на кашель с небольшим количеством светлой или желтоватой мокроты не вызывает у человека серьезных опасений. «Да, у меня просто бронхит. А обратился к Вам на прием я, потому, что жене (матери) надоел мой постоянный кашель». Не правда ли знакомая ситуация?
Причины «простого затяжного кашля». А так ли все безобидно?
Кашель – это защитный рефлекс. Это попытка организма защититься, освободиться от постороннего вещества, раздражителя , который попал в дыхательные пути.
Представьте такую ситуацию: во время еды Вы засмеялись, и частичка пищи или напитка попала не в пищевод, а в дыхательное горло (гортань). Сразу начинается кашель, организм не потерпит пищу в дыхательных путях, потому что это опасно и может привести к тяжелым заболеваниям.
Теперь – другая ситуация: в дыхательных путях вследствие воспаления образуется слизь. Для организма – это инородное тело и его надо вывести. Начинается кашель.
Таким же инородным телом для органов дыхания будет опухоль, заброс содержимого желудка (рефлюкс), стекание гноя по носоглотке из пазух носа, сдавление дыхательных путей увеличенной щитовидной железой или лимфотическими узлами . Думаю, что я перечислила достаточное количество причин развития затяжного кашля чтобы задуматься, обследоваться и уточнить его причину.
Затяжной кашель длится от 3 недель до 3 месяцев
Основные причины развития затяжного кашля и методы проводимого обследования.
- Заболевания легких и бронхов.
Заболеваний легких и бронхов, приводящих к затяжному кашлю много. Это хронический бронхит, бронхиальная астма, пневмония, бронхоэктазы, туберкулез, опухоли.
 Последнее исследование проводится обязательно с пробой с бронхорасширяющим ингалятором. При необходимости проводится бронхофиброскопия.
Последнее исследование проводится обязательно с пробой с бронхорасширяющим ингалятором. При необходимости проводится бронхофиброскопия.- Заболевания носоглотки
Название причины кашля в данном случае очень точно отражает его механизм. Называется он «синдром постназального затека»
Для исключения этой причины затяжного кашля необходимо проведение осмотра ЛОР–врача, аллергологическое обследование, рентгенологическое исследование околоносовых пазух.
Другая причина длительного приступообразного кашля, вызванного поражением ЛОР органов — воспаление глотки и трахеи, чаще всего на фоне простуды. Этот кашель носит приступообразный характер, сопровождается охриплостью голоса, болью за грудиной при кашле и дыхании. Может носить очень затяжной характер – до месяца.
- Заболевания пищевода и желудка
Механизм кашля при этих заболеваниях – раздражение слизистой дыхательных путей, попадающим в них содержимым желудка.
Чаще всего кашель в такой ситуации не является единственной жалобой. Человека беспокоят также
Делаем эзофагогастроскопию, рентген желудка с барием и уточняем причину кашля.
- Заболевание сердца
«Сердечный кашель» возникает из-за отека слизистой бронхов при застое крови в легких , когда сердце не справляется с нагрузкой и оставляет часть крови в лёгочных сосудах. Набухание слизистой бронхов воспринимается организмом, как инородное тело, он пытается избавиться от этого отека с помощью кашля.
Данная причина кашля исключается при проведении ЭКГ и ультразвукового исследования сердца.
- Заболевания щитовидной железы, увеличение лимфатических узлов и опухоли
При этих заболеваниях на трахею и бронхи (дыхательные пути) оказывается давление из вне, которое организм воспринимает , как раздражение инородным телом и пытается его удалить при помощи кашля.
Для исключения этой причины кашля необходимо провести УЗИ щитовидной железы, рентген или компьютерную томография органов грудной клетки.
- Кашель , вызываемый приемом определенных групп лекарственных препаратов.
Побочным действием приема некоторых лекарственных препаратов является кашель. Чаще всего это препараты, принимаемые для снижение давления группы эналаприла.
Здесь врачу для установления диагноза поможет правильно собранный анамнез, при котором можно будет выявить временную взаимосвязь начала приема лекарственного препарата и кашля.
При отмене препарата уже через 4-5 дней отмечается улучшение состояния, а через месяц кашель совсем перестает беспокоить.
Лечение кашля зависит от причины его вызвавшей.
Если у ребенка долго не проходит насморк
Кроме простуды у насморка может быть множество причин:
- аллергия
- излишне сухой и пыльный воздух в помещении
- гормональные изменения в организме (чаще эта причина встречается у взрослых)
- даже случайно попавший в носовые ходы крохотный предмет
- и другие
Какая длительность для насморка считается нормальной?
- средняя продолжительность для бактериального насморка 4-10 дней
- медикаментозный ринит (из-за злоупотребления сосудосуживающими каплями) может продолжаться еще 12−16 дней или даже дольше после отмены капель.

- аллергический насморк длится, пока человек контактирует с аллергеном. При прекращении контакта проходит за 1−2 дня
- при прорезывание зубов ринит возникает из-за болей в деснах и проходит через 1−2 дня после того, как боль утихает
- физиологический ринит у новорожденных длится от 3 недель до 3 месяцев. Он обусловлен несформированными дыхательными путями малыша.
Чем помочь при насморке?
Если насморк сопровождается симптомами ОРВИ, наша задача облегчить симптомы, беспокоящие ребенка, пока организм сам прекрасно справляется с вирусной инфекцией.
Начинать надо с самых простых мер:
- обильное теплое питье
- увлажнение воздуха в помещении
- регулярное проветривание
- можно использовать солевые растворы
- регулярно сморкаться
Чтобы нос (да и весь организм в целом) функционировал нормально, влажность воздуха в квартире должна составлять 40–60%. Если воздух слизистая оболочка носа пересыхает, истончается. И организм либо легче цепляет инфекции, либо запускает процесс усиленного производства соплей, чтобы течью из носа компенсировать недостаток увлажнения.
И организм либо легче цепляет инфекции, либо запускает процесс усиленного производства соплей, чтобы течью из носа компенсировать недостаток увлажнения.
Регулярно прочищать нос также очень важно. Здесь важна мера. Не надо слишком активно сморкаться и не стоит деликатничать.
Не стоит злоупотреблять сосудосуживающими каплями. Такие средства уменьшают просвет кровеносных сосудов носа, за счёт этого снимается отёк. Но сосуды привыкают к лекарству и перестают на него реагировать и отвыкают сужаться самостоятельно без лекарства.
Промывание солевым раствором не оказывает отрицательного воздействия. При помощи раствора удаляются аллергены и патогены, нормализуется состояние слизистой оболочки носа. Приходя домой из школы, сада ребенок обязательно приносит с собой патогены и аллергены, и поэтому промывание — хороший вариант профилактики.
Есть вопросы? Напишите доктору.
Температура 37,3 °С Причины повышения, без симптомов, долго не проходит и что с этим делать
29. 06.2021 г.
06.2021 г.
96 506
9 минут
Содержание:
Причины повышения температуры до 37,3 °С
Опасна ли температура 37,3 °С?
Можно ли сбивать температуру 37,3 °С и чем это делать?
Температура 37,3 °С у ребенка
Почему может быть температура 37,3 °С без симптомов?
Что делать, если температура 37,3 °С долго не проходит?
РИНЗА® и РИНЗАСИП® с витамином С при температуре 37,3 °С
Температуру тела 37,3 °С считают субфебрильной, то есть не достигающей уровня лихорадки1. Она может появляться при разных заболеваниях у взрослых и детей, являясь одним из признаков воспаления1,2. Но нередко встречаются ситуации, когда показания термометра в 37,3 °С обнаруживаются у вполне здорового человека. Именно поэтому однократное выявление субфебрильной температуры не является причиной для тревоги. Ее принимают во внимание, если повторные измерения через несколько часов дают такой же результат. При этом важна не только постоянная температура, но и ее повторяющиеся подъемы. Они могут выявляться как в течение одних суток, так и на протяжении нескольких дней.
При этом важна не только постоянная температура, но и ее повторяющиеся подъемы. Они могут выявляться как в течение одних суток, так и на протяжении нескольких дней.
Наверх к содержанию
Причины повышения температуры до 37,3 °С
Инфекционно-воспалительные заболевания. Конечно, самая частая причина температуры 37,3 °С – инфекционный процесс1,3,4. Более 80 % случаев в повседневной врачебной практике обусловлены именно им. И доминирующее место в списке всех возможных инфекций занимает группа ОРЗ (острых респираторных заболеваний, преимущественно вирусной природы)3,4. Они являются сезонными и представляют эпидемическую опасность. ОРЗ может быть вызвано вирусами гриппа, парагриппа, рино-, корона- и аденовирусами и некоторыми другими не столь распространенными возбудителями4. Развивающиеся при этом симптомы включают признаки интоксикации (головную боль, недомогание, мышечные и суставные боли, учащенное сердцебиение, общую слабость), повышение температуры, катаральные явления (насморк, дискомфорт и боль в горле, кашель из-за раздражения задней стенки глотки) Выраженность каждого симптома зависит от вида возбудителя и индивидуальных особенностей заболевшего человека.
Выраженность каждого симптома зависит от вида возбудителя и индивидуальных особенностей заболевшего человека.
К повышению температуры до 37,3 °С могут приводить и другие инфекционно-воспалительные заболевания. Чаще всего диагностируются гайморит и другие синуситы, пиелонефрит, цистит, бронхолегочная патология. Возможно также гнойное воспаление кожи (или слизистых оболочек).
Неинфекционные заболевания. К неинфекционным причинам повышения температуры относят системные заболевания (ревматизм, ревматоидный артрит и другие). Повышение температуры до 37,3 °С возможно при перегревании и тепловом ударе, в раннем восстановительном периоде после операций, черепно-мозговых травм. У женщин подъем температуры нередко отмечается после овуляции и при наступлении беременности1,3.
Наверх к содержанию
Опасна ли температура 37,3 °С?
Повышение температуры тела является универсальной защитной реакцией организма в ответ на инфекцию и развитие воспаления любого происхождения и локализации4. Она создает неблагоприятные условия для развития и жизнедеятельности некоторых микроорганизмов, вредных для человека.
Она создает неблагоприятные условия для развития и жизнедеятельности некоторых микроорганизмов, вредных для человека.
При этом такое состояние обычно не является опасным для нашего организма. Температура 37,3 °С не приводит к дезактивации ключевых ферментов, не способствует деформации белковых молекул и не вызывает гибели клеток. И хотя она достаточно часто сопровождается чувством недомогания, жизненно важные органы при этом не страдают. Не повреждаются даже чувствительные и нежные нервные клетки головного мозга. Поэтому ошибочно считать, что температура 37,3 °С всегда представляет какую-то опасность для заболевшего человека, даже если он испытывает недомогание.
Наверх к содержанию
Можно ли сбивать температуру 37,3 °С и чем это делать?
Показания термометра 37,3 °С – не повод для активного использования различных лекарств и немедикаментозных мер для борьбы с повышенной температурой. Такое «лечение» не обязательно пойдет на пользу, хотя и может на время улучшить самочувствие. Так что принимать жаропонижающие препараты не стоит, лучше дать организму возможность по максимуму использовать естественные защитные механизмы.
Так что принимать жаропонижающие препараты не стоит, лучше дать организму возможность по максимуму использовать естественные защитные механизмы.
Сбивать температуру 37,3 °С можно при выраженной интоксикации, риске развития сердечных и неврологических осложнений, тенденции к быстрому ухудшению состояния с развитием субъективно плохо переносимой лихорадки4. Все эти состояния требуют скорейшего обращения к врачу и получения комплексного лечения, одним из компонентов которого и будет прием препаратов с жаропонижающим и противовоспалительным эффектами. По согласованию с врачом можно использовать немедикаментозные меры.
Нередко требуется не только снизить температуру, но и уменьшить выраженность катаральных симптомов и интоксикации. В этой ситуации можно применять средства комплексного действия, одним из которых является РИНЗА®5.
Наверх к содержанию
Температура 37,3 °С у ребенка
У ребенка температура 37,3 °С не всегда говорит о наличии заболевания2. Данное состояние требует анализа ситуации и определения истинной его причины. Что делать при температуре у ребенка 37,3 °С? В первую очередь – отказаться от желания немедленно дать ему разрешенный по возрасту жаропонижающий препарат. Необходимо оценить другие имеющиеся симптомы2.
Данное состояние требует анализа ситуации и определения истинной его причины. Что делать при температуре у ребенка 37,3 °С? В первую очередь – отказаться от желания немедленно дать ему разрешенный по возрасту жаропонижающий препарат. Необходимо оценить другие имеющиеся симптомы2.
Например, сопутствующий температуре 37,3 °С кашель у ребенка может быть признаком воспаления задней стенки глотки, поражения гортани, вовлечения в процесс легких. В зависимости от уровня и характера поражения дыхательных путей лечение может включать применение различных средств. Это могут быть сосудосуживающие капли от насморка, спреи с антибактериальным компонентом, пастилки для рассасывания, полоскания, отхаркивающие и муколитические средства, например сироп Доктор МОМ®6. При этом терапевтическая схема определяется врачом4, он же принимает решение о необходимости использования жаропонижающих препаратов. Если у ребенка температура 37,3 °С держится вследствие мочевой инфекции, основным медикаментозным средством будут уросептики. Менингит требует антибактериальной и неврологической терапии. Но достаточно вероятна ситуация, что причиной повышенной температуры является не заболевание. Термометр может показать 37,3 °С при перегревании ребенка, после интенсивной физической нагрузки и иногда даже после еды2. Часто бывает, что температура повышается на фоне невротических реакций – в период адаптации к детскому саду или школе, расставании с матерью, пребывании в другой стрессовой ситуации2. Лечить такие состояния не требуется.
Менингит требует антибактериальной и неврологической терапии. Но достаточно вероятна ситуация, что причиной повышенной температуры является не заболевание. Термометр может показать 37,3 °С при перегревании ребенка, после интенсивной физической нагрузки и иногда даже после еды2. Часто бывает, что температура повышается на фоне невротических реакций – в период адаптации к детскому саду или школе, расставании с матерью, пребывании в другой стрессовой ситуации2. Лечить такие состояния не требуется.
Наверх к содержанию
Почему может быть температура 37,3 °С без симптомов?
Температура 37,3 °С без симптомов – нередкое явление. Причинами такого состояния могут быть:
- невроз, расстройство адаптации на фоне стрессовой ситуации;
- последствия перенесенной инфекции – так называемый температурный хвост;
- состояние после закрытой черепно-мозговой травмы;
- вторая фаза менструального цикла (после овуляции) у молодых женщин или климактерический синдром у пациенток старше среднего возраста;
- первый триместр беременности;
- скрыто протекающие инфекции мочевых путей и респираторного тракта, туберкулез;
- системные заболевания соединительной ткани1,3.

Бездумное применение жаропонижающих средств при таких состояниях не только не даст ожидаемого эффекта, но и может привести к развитию осложнений. Поэтому температура 37,3 °С без симптомов у взрослого требует обращения к врачу и проведения комплексного обследования1.
Наверх к содержанию
Что делать, если температура 37,3 °С долго не проходит?
Регулярно возникающая вечерами или постоянная температура 37,3 °С может быть признаком хронического воспаления различной локализации, осложненного течения заболевания, наличия эндокринных, системных или психогенных расстройств1,3. Лечебная тактика основывается на тщательной диагностике и воздействии на истинную причину. Температура 37,3 °С, которая держится 2 месяца и более, требует применения назначенных врачом препаратов.
Если на фоне ОРЗ температура 37,3 °С не спадает неделю, необходимо проинформировать об этом врача. Вероятно, присоединилась бактериальная инфекция с развитием осложнений: гайморита, отита, бронхита. Это может потребовать применения противомикробных средств.
Это может потребовать применения противомикробных средств.
Наверх к содержанию
РИНЗА® и РИНЗАСИП® с витамином С при температуре 37,3 °С
Повышенная температура, слабость, кашель, боль в горле на фоне простудных заболеваний, ОРЗ и гриппа нередко являются основанием для использования симптоматических средств с комплексным действием. Препараты линейки РИНЗА® и РИНЗАСИП® помогают уменьшить выраженность симптомов простуды, ОРВИ и гриппа благодаря жаропонижающему и обезболивающему действию, а также устранению насморка и заложенности носа5,7.
Наверх к содержанию
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Литература
- Цогоева Л.М. Лихорадка неясного генеза (в помощь практикующему врачу). / Цогоева Л.М., Снопков Ю.П. // Медицина неотложных состояний №5(60), 2014, с. 40-45.
- Е.
 Г. Храмцова. Длительный субфебрилитет в детском возрасте: современные аспекты диагностического поиска. / Е.Г. Храмцова, Н.Н. Муравьева // Педиатр, том IV, №2, 2013, с. 97-105.
Г. Храмцова. Длительный субфебрилитет в детском возрасте: современные аспекты диагностического поиска. / Е.Г. Храмцова, Н.Н. Муравьева // Педиатр, том IV, №2, 2013, с. 97-105. - А.Н. Смирнов. Дифференциальная диагностика гипертермий при неинфекционной патологии. Часть 2. / А.Н. Смирнов, Е.П. Погорельская // Архивъ внутренней медицины. №6(14), 2013; с. 53-58.
- А.А. Зайцев. Грипп и острые респираторные вирусные инфекции: рациональная симптоматическая терапия. // Лечебное дело № 3, 2016,
с. 21-28. - Инструкция по применению препарата РИНЗА®. Регистрационный номер: П N015798/01.
- ИНСТРУКЦИЯ по медицинскому применению лекарственного препарата ДОКТОР МОМ ®, Регистрационный номер: П N015983/01
- Инструкция по применению препарата РИНЗАсип® с ВИТАМИНОМ С. Регистрационный номер: ЛС-002579.
Вам также будет интересно
Неотложные состояния
Кашель
Кашель, пожалуй, это самая частая проблема, с которой встречаются родители. Очень часто кашель, даже если он звучит страшно, имеет безобидную причину и проходит сам. Иногда кашель — серьезный симптом. Попробуем разобраться, как себя вести при появлении кашля у ребенка и когда начинать бить тревогу.
Очень часто кашель, даже если он звучит страшно, имеет безобидную причину и проходит сам. Иногда кашель — серьезный симптом. Попробуем разобраться, как себя вести при появлении кашля у ребенка и когда начинать бить тревогу.
Что такое кашель?
Кашель — это проявление защитного рефлекса, который предназначен для очищения дыхательных путей. Во время кашлевого толчка воздух резко выходит из легких и заставляет выйти все то, что мешает дыханию — мокроту и инородные тела. Если задуматься о механизме кашля, становится понятно, что далеко не всегда его нужно «подавлять».
Из-за чего возникает и каким бывает кашель?
Самая частая причина кашля — вирусная инфекция. Вирусы могут вызывать поражение дыхательных путей на разных уровнях — от носа (при обычном насморке) до бронхов, бронхиол и легких, причем кашель обычный симптом при всех этих болезнях. Например, воспаление горла и отделяемое из носа, стекающее по задней стенке глотки, раздражают слизистую оболочку верхних дыхательных путей и стимулируют кашлевой рефлекс. Из-за раздражения слизистой оболочки глотки возникает сухой надсадный кашель, который обязательно пройдет и без лечения, но в острый период может быть довольно частым и мучительным и даже нарушать ночной сон. Насморк и отделяемое по задней стенке глотки провоцируют влажный кашель, при этом ребенок начинает кашлять при перемене положения тела, особенно по утрам и по ночам, когда встает, ложится или переворачивается. Если вирус поражает слизистую оболочку гортани, развивается ложный круп, то есть отек и, как следствие, сужение просвета гортани, что сопровождается «лающим» кашлем, осиплостью и характерным шумным вдохом (так называемым стридором). При воспалении бронхов, бронхиол и альвеол — бронхите, бронхиолите и пневмонии соответственно — в просвете дыхательных путей скапливается мокрота, возникает отек слизистой оболочки, вследствие чего появляются кашель и одышка.
Например, воспаление горла и отделяемое из носа, стекающее по задней стенке глотки, раздражают слизистую оболочку верхних дыхательных путей и стимулируют кашлевой рефлекс. Из-за раздражения слизистой оболочки глотки возникает сухой надсадный кашель, который обязательно пройдет и без лечения, но в острый период может быть довольно частым и мучительным и даже нарушать ночной сон. Насморк и отделяемое по задней стенке глотки провоцируют влажный кашель, при этом ребенок начинает кашлять при перемене положения тела, особенно по утрам и по ночам, когда встает, ложится или переворачивается. Если вирус поражает слизистую оболочку гортани, развивается ложный круп, то есть отек и, как следствие, сужение просвета гортани, что сопровождается «лающим» кашлем, осиплостью и характерным шумным вдохом (так называемым стридором). При воспалении бронхов, бронхиол и альвеол — бронхите, бронхиолите и пневмонии соответственно — в просвете дыхательных путей скапливается мокрота, возникает отек слизистой оболочки, вследствие чего появляются кашель и одышка. В отличие от вирусных бронхита и бронхиолита, пневмония чаще вызывается бактериями и, помимо кашля и одышки, сопровождается лихорадкой. При бронхиальной астме спазм бронхов и скопление в них густой мокроты возникают после контакта с аллергеном, что также провоцирует кашель.
В отличие от вирусных бронхита и бронхиолита, пневмония чаще вызывается бактериями и, помимо кашля и одышки, сопровождается лихорадкой. При бронхиальной астме спазм бронхов и скопление в них густой мокроты возникают после контакта с аллергеном, что также провоцирует кашель.
Когда для ребенка с кашлем нужно вызвать бригаду скорой медицинской помощи?
Вызвать бригаду скорой помощи необходимо, если у ребенка наряду с кашлем есть следующие признаки:
- ребенку очень тяжело дышать: вы видите, что ребенок дышит с трудом, ему трудно говорить (или кричать, если речь идет о ребенке грудного возраста) из-за затруднения дыхания, у ребенка «кряхтящее» или «стонущее» дыхание;
- ребенок потерял сознание и/или прекратил дышать;
- у ребенка посинели губы.
Если самых тяжелых симптомов нет, но состояние ребенка вызывает опасения, обратитесь к врачу. Важным признаком неблагополучия является внешний вид ребенка — если он вялый, выглядит больным и если вы не можете привлечь его внимание и поймать взгляд. Одышка, то есть учащенное дыхание, сопровождающееся усилием дыхательной мускулатуры и втяжением межреберных промежутков и яремной ямки (углубления над грудиной), — признак, который указывает на поражение нижних дыхательных путей. Если вы заметили у ребенка одышку, обязательно проконсультируйтесь с врачом. Повышение температуры тела, особенно лихорадка выше 39 — 40 °С, также требует того, чтобы ребенка осмотрел врач, так как кашель и лихорадка могут быть симптомами пневмонии.
Важным признаком неблагополучия является внешний вид ребенка — если он вялый, выглядит больным и если вы не можете привлечь его внимание и поймать взгляд. Одышка, то есть учащенное дыхание, сопровождающееся усилием дыхательной мускулатуры и втяжением межреберных промежутков и яремной ямки (углубления над грудиной), — признак, который указывает на поражение нижних дыхательных путей. Если вы заметили у ребенка одышку, обязательно проконсультируйтесь с врачом. Повышение температуры тела, особенно лихорадка выше 39 — 40 °С, также требует того, чтобы ребенка осмотрел врач, так как кашель и лихорадка могут быть симптомами пневмонии.
Особое отношение должно быть к детям первых месяцев жизни, потому что у маленьких детей тяжелые болезни могут протекать стерто, и состояние может ухудшиться внезапно. При лихорадке (то есть, если ректальная температура у ребенка > 38 °С) у детей младше трех месяцев нужно обязательно обратиться к врачу.
Должен ли настораживать желтый или зеленоватый цвет мокроты?
Желтый или зеленый цвет мокроты далеко не всегда свидетельствует о бактериальной инфекции.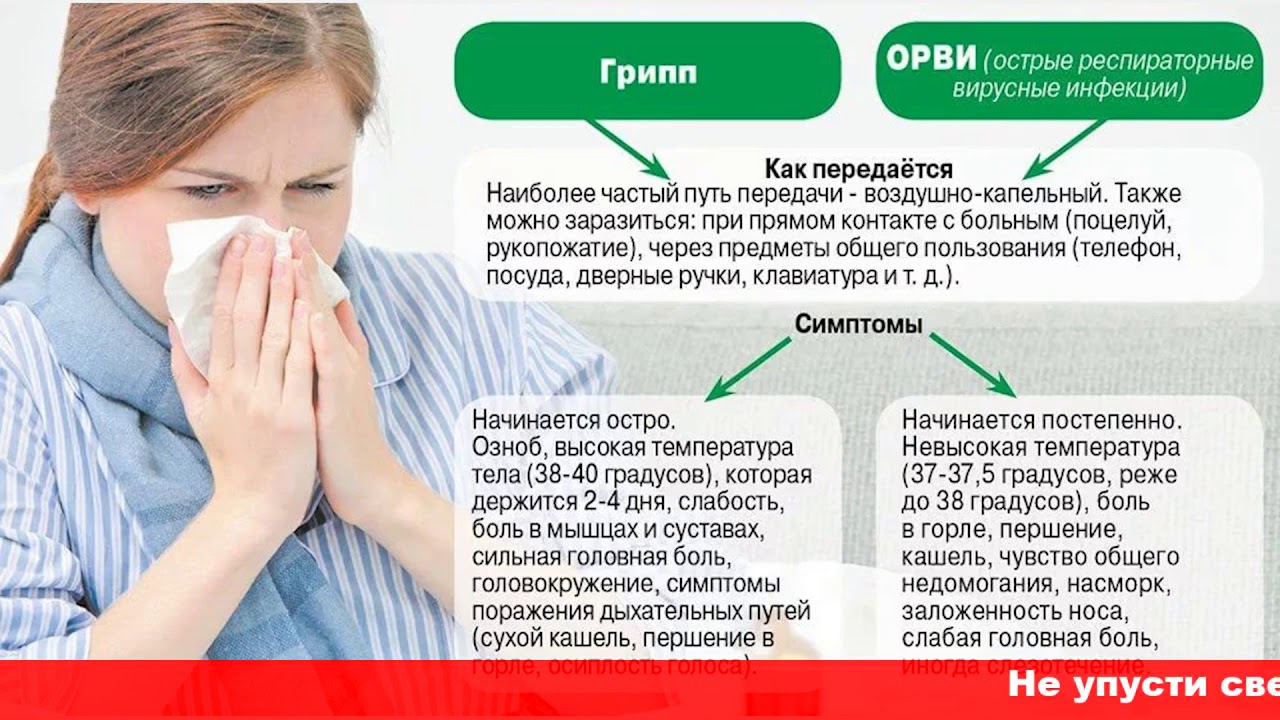 При вирусном бронхите и бронхиолите желто-зеленый цвет мокроты связан с тем, что в мокроту попадают клетки слизистой оболочки дыхательных путей, которую повредил вирус. По мере того, как образуется новая слизистая оболочка, слущенные клетки выходят с мокротой, поэтому не нужно пугаться, если ребенок откашливает желтую или даже зеленоватую мокроту, так как в большинстве случаев это нормальное проявление вирусной инфекции, не требующее назначения антибиотиков.
При вирусном бронхите и бронхиолите желто-зеленый цвет мокроты связан с тем, что в мокроту попадают клетки слизистой оболочки дыхательных путей, которую повредил вирус. По мере того, как образуется новая слизистая оболочка, слущенные клетки выходят с мокротой, поэтому не нужно пугаться, если ребенок откашливает желтую или даже зеленоватую мокроту, так как в большинстве случаев это нормальное проявление вирусной инфекции, не требующее назначения антибиотиков.
Что делать, если ребенок кашляет по ночам?
Чаще всего ночной кашель связан с тем, что когда ребенок лежит в кровати, выделения из носа и околоносовых пазух стекают в глотку и вызывают кашлевой рефлекс. Когда ребенок переворачивается в кровати или встает из горизонтального положения в вертикальное, возникает приступ кашля. В таких случаях врач назначит ребенку местное лечение для уменьшения насморка и, в результате этого, уменьшения кашля.
Ночной кашель бывает и при патологии нижних дыхательных путей. Поэтому если вашего ребенка беспокоит ночной кашель, проконсультируйтесь с врачом.
Поэтому если вашего ребенка беспокоит ночной кашель, проконсультируйтесь с врачом.
Как быть, если у ребенка кашель до рвоты?
Если у вашего ребенка появился приступообразный кашель до рвоты, обратитесь к педиатру, так как это может быть симптомом коклюша. Коклюш особенно опасен для детей первых месяцев жизни. Иногда коклюш развивается даже у детей, которые прививались от него, но после последней ревакцинации прошло много времени.
У некоторых детей рвотный рефлекс вызвать очень легко, и тогда у них может возникать рвота на фоне кашля, даже если кашель связан просто с насморком. Если на фоне кашля возникает рвота, кормите ребенка чаще, но маленькими порциями.
Длительный кашель
Нередко причиной длительного кашля бывают несколько последовательных вирусных инфекций. Ребенок не успевает выздороветь от одной инфекции и подхватывает другую. При этом кашель может продолжаться несколько недель и сильно пугать родителей, хотя причина его тривиальна.
При этом кашель может продолжаться несколько недель и сильно пугать родителей, хотя причина его тривиальна.
Однако длительный кашель может быть связан с аллергией, в том числе с бронхиальной астмой, а также с коклюшем и другими болезнями дыхательных путей и ЛОР-органов (хронический кашель может быть даже из-за серных пробок в ушах!), поэтому в случае длительного кашля проконсультируйтесь с врачом.
Как лечить кашель?
У кашля может быть множество причин, и лечение в каждом случае разное. Покажите ребенка врачу, чтобы понять, с чем связан кашель и как помочь ребенку.
Если кашель сопровождается отделением мокроты (влажный, продуктивный кашель), для облегчения откашливания нужно стимулировать выделение мокроты. Давайте ребенку больше пить (например, можно давать яблочный сок или теплый куриный бульон, если разрешено по возрасту и если нет аллергии на эти продукты). Если воздух в детской спальне сухой, установите увлажнитель воздуха.
Если воздух в детской спальне сухой, установите увлажнитель воздуха.
Бороться с непродуктивным (сухим) кашлем можно, уменьшая раздражение верхних дыхательных путей. Чтобы смягчить кашель и успокоить дыхательные пути, давайте ребенку попить воды или яблочного сока, это помогает и при приступе кашля. Избегайте давать газированные напитки или напитки из цитрусовых, так как они могут вызвать раздражение воспаленных слизистых оболочек. Если ребенок переносит мед, попробуйте давать его. Детям старше 6 лет можно рассасывать леденцы от кашля. Если кашель мешает спать, ходить в детский сад и школу, обратитесь к врачу, он назначит противокашлевое средство.
При приступе кашля может помочь пар в ванной. Зайдите в ванную комнату, закройте дверь, включите горячий душ и подождите несколько минут. После того, как ванная наполнится паром, зайдите туда с ребенком, посидите минут 20. Попробуйте почитать книжку или поиграть с ребенком для того, чтобы он отвлекся.
Курить дома категорически воспрещается! Это способствует частым респираторным инфекциям у ребенка и отягощает их течение.
Лекарственные средства, такие как антибиотики и ингаляции с бронхорасширяющими, противовоспалительными и муколитическими препаратами назначаются только врачом и требуются далеко не в каждом случае.
Вверх
Лихорадка
Лихорадка – это повышение температуры тела более 38 ºС. Некоторые симптомы и лабораторно-инструментальные исследования помогают понять причину лихорадки и назначить необходимое лечение.
Если лихорадка сопровождается насморком, кашлем и «покраснением горла», наиболее вероятной причиной является вирусная инфекция. Поскольку антибиотики против вирусов эффекта не оказывают, антибактериальная терапия в случае вирусной инфекции не назначается.
Насторожить должна высокая лихорадка (более 39 ºС) с ознобом. Другими симптомами, которые требуют немедленно обратиться к врачу, являются отказ ребенка от еды и от питья, резкая вялость, отсутствие «глазного» контакта с ребенком.
Другими симптомами, которые требуют немедленно обратиться к врачу, являются отказ ребенка от еды и от питья, резкая вялость, отсутствие «глазного» контакта с ребенком.
Родители должны знать, как помочь лихорадящему ребенку.
В детском возрасте разрешено использовать только препараты ибупрофена (10 мг/кг на прием) и парацетамола (15 мг/кг на прием). Из препаратов на основе ибупрофена в аптеке можно купить нурофен, а из препаратов на основе парацетамола – панадол, цефекон, эффералган. Метамизол-натрий (или анальгин), в том числе в составе «литической смеси» могут вызвать тяжелые осложнения со стороны крови, а нимесулид (нимулид, найз) – жизнеугрожающее поражение печени. Если у ребенка нет тяжелой фоновой патологии, например порока сердца или эпилепсии, и если он удовлетворительно переносит лихорадку (интересуется окружающим, не отказывается от питья, не жалуется на боль), жаропонижающие препараты начинают давать при температуре 38,5 – 39 ºС и выше.
И не нужно добиваться снижения температуры тела сразу до 36,6 ºС! Хорошим эффектом считается снижение лихорадки до 38 ºС. Безопасны и эффективны методы физического охлаждения – обтирание водой комнатной температуры (не спиртом и не уксусом!), которые позволяют за несколько минут снизить температуру тела на 0,5 – 1,0 ºС. Однако если у ребенка озноб, если у него холодные руки и ноги, обтирание эффективным не будет. В таких случаях помогает массаж кистей и стоп, который уменьшает спазм сосудов и улучшает периферическое кровообращение, а также используются препараты спазмолитики, например, но-шпа.
Вверх
Ложный круп
У малышей ложный круп возникает довольно часто, поэтому мамам нужно о нем знать. Только родители могут вовремя заметить первые признаки сужения гортани и вовремя помочь ребенку
- Ложный круп — состояние, при котором ребенку становится трудно дышать из-за сужения дыхательных путей. Причина — вирусные инфекции.
 У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще. - Если у простуженного малыша кашель становится «лающим», а голос осипшим, нужно, чтобы он подышал паром над горячей водой в ванной. Если это не помогает, и вдох становится шумным и затрудненным, вызывайте «скорую», не прекращая ингаляций пара.
Что такое ложный круп?
Круп — это затруднение дыхания из-за сужения гортани. Чтобы почувствовать, где находится гортань, можно приложить руку к передней поверхности шеи и произнести любой звук — гортань будет вибрировать.
Эта часть дыхательных путей достаточно узкая, и если слизистая оболочка отекает, она может полностью перекрыть просвет гортани, и воздух не будет попадать в легкие. У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
В отличие от ложного, истинный круп начинается при дифтерии, когда просвет гортани перекрывается плотными пленками. Благодаря прививкам (АКДС, АДС-М) эта болезнь, к счастью, стала редкой.
Благодаря прививкам (АКДС, АДС-М) эта болезнь, к счастью, стала редкой.
Причина ложного крупа — острые вирусные инфекции (например, вирус парагриппа или респираторно-синцитиальный вирус). Слизистая оболочка воспаляется, отекает, и хотя пленки, как при дифтерии, не образуются, результат выходит тот же — ребенку трудно дышать.
Как все начинается?
Обычно сначала появляются привычные симптомы ОРЗ, то есть насморк, кашель, повышение температуры. Первые признаки близости ложного крупа возникают или усиливаются к вечеру — это нарастающий сухой «лающий» кашель и осипший голос.
Затем вдох становится «шумным» — сначала только во время плача или беспокойства, то есть когда малыш глубже и быстрее дышит. Спустя время эти симптомы сохраняются и в спокойном состоянии.
При крупе малышу трудно именно вдохнуть, то есть вдох получается шумным, с усилием, а выдох остается нормальным. Во время вдоха можно заметить как втягивается внутрь ярёмная ямка (углубление в нижней части шеи между ключицами).
Во время вдоха можно заметить как втягивается внутрь ярёмная ямка (углубление в нижней части шеи между ключицами).
Можно ли предотвратить ложный круп?
Есть возбудители, которые чаще других вызывают круп: вирус парагриппа, гриппа и респираторно- синцитиальный вирус. Если ребенок заразился именно этой инфекцией, риск развития крупа высок, и, к сожалению, средств, которые от него защищают, нет.
Есть дети, которые переносят простуды без этого осложнения, но у некоторых слизистая оболочка более склонна к отеку, и если один эпизод затруднения дыхания при ОРЗ уже был, вероятно, такие состояния будут повторяться. Родителям нужно быть к ним готовыми — пока ребенок не подрастет, и круп перестанет ему угрожать.
Что делать при ложном крупе?
Если вы заметили его признаки, прежде всего, нужно успокоить себя и ребенка, потому что при волнении мышцы гортани сжимаются, и дышать становится еще тяжелее.
При «лающем» кашле, пока дыхание бесшумно и не затруднено, может помочь паровая ингаляция. Включите в ванной горячую воду, пусть ребенок подышит несколько минут влажным воздухом.
Если это не помогает, и дышать становится трудно (шумный вдох, втяжение яремной ямки), вызывайте «скорую» и продолжайте делать паровую ингаляцию до ее приезда. Врач назначит при крупе специальные ингаляции местным гормональным препаратом. Пусть вас не пугает слово «гормональный», потому что этот препарат действует только в дыхательных путях, устраняя воспаление, и никакое другое лекарство при ложном крупе не будет таким эффективным. В тяжелых случаях врач введет гормон (преднизолон или дексаметазон) внутримышечно. Не тревожьтесь по поводу побочных эффектов, потому что короткие курсы гормонов безопасны, а в таких ситуациях они спасают жизнь.
Если вам предлагают госпитализировать ребенка, не отказывайтесь, потому что после временного облегчения нарушения дыхания могут повториться.
Есть состояния, которые можно спутать с ложным крупом, например, воспаление надгортанника (хряща, который закрывает гортань при глотании). Эта болезнь называется эпиглоттит: температура у ребенка поднимается выше 39 градусов, возникает сильная боль в горле, с трудом открывается рот, и гормональные препараты ребенку не помогают.
При воспалении надгортанника ребенка кладут в больницу и лечат антибиотиками. Но эта болезнь встречается редко, а ложный круп вызывают вирусы, поэтому принимать антибиотики не имеет смысла.
Можно ли прервать приступ крупа своими силами?
Если ложный круп у ребенка возникает не первый раз, вы можете домой специальный прибор для ингаляций — небулайзер (выбирайте компрессорную модель, поскольку ультразвуковая может разрушать препараты, используемые при крупе). Врач напишет вам, какое лекарство иметь дома и в каких дозировках его использовать в случае необходимости.
Ребенок может вернуться в детский сад сразу, как только нормализуется температура тела и малыш будет чувствовать себя хорошо.
Вверх
Рвота и диарея
Острый гастроэнтерит характеризуется повышением температуры тела (от субфебрилитета до высокой лихорадки), рвотой, разжижением стула. Самой частой причиной гастроэнтерита является ротавирус. Наиболее тяжело протекает первый в жизни эпизод ротавирусного гастроэнтерита у детей с 6 месяцев до 2 – 3 лет. Пик заболеваемости этой инфекцией приходится на зиму – весну.
Опасность вирусного гастроэнтерита связана с быстрым обезвоживанием и электролитными нарушениями из-за потери воды и солей с жидким стулом и рвотой. Поэтому принципиально важным является выпаивание ребенка. Для того чтобы не спровоцировать рвоту, выпаивать нужно дробно (1 – 2 чайные ложки), но часто, при необходимости каждые несколько минут. Для удобства можно использовать шприц без иглы или пипетку. Ни в коем случае не нужно выпаивать ребенка просто водой, это лишь усугубляет электролитные нарушения! Существуют специальные солевые растворы для выпаивания – регидрон (оптимально ½ пакетика на 1 литр воды), Humana электролит и др.
Ни в коем случае не нужно выпаивать ребенка просто водой, это лишь усугубляет электролитные нарушения! Существуют специальные солевые растворы для выпаивания – регидрон (оптимально ½ пакетика на 1 литр воды), Humana электролит и др.
Суточная потребность в жидкости представлена в таблице:
Вес ребенка Суточная потребность в жидкости
2 – 10 кг 100 мл/кг
10 – 20 кг 1000 мл + 50 мл/кг на каждый кг свыше 10 кг
> 20 кг 1500 мл + 20 мл/кг на каждый кг свыше 20 кг
Кроме того, учитываются текущие потери жидкости с жидким стулом и рвотой – на каждый эпизод диареи/рвоты дополнительно дается 100 – 200 мл жидкости.
Внутривенная регидратация (восполнение дефицита жидкости с помощью капельниц) проводится только при тяжелом обезвоживании и при наличии неукротимой рвоты. Во всех остальных случаях нужно выпаивать ребенка – это безопасно, эффективно и безболезненно.
Во всех остальных случаях нужно выпаивать ребенка – это безопасно, эффективно и безболезненно.
В качестве вспомогательных средств используются смекта (но не нужно давать смекту, если она провоцирует рвоту), эспумизан или Саб симплекс. Энтерофурил не рекомендуется к применению, так как он не эффективен ни при вирусных инфекциях, ни при инвазивных бактериальных кишечных инфекциях. В диете в острый период исключают свежие овощи и фрукты (кроме бананов), сладкие напитки, а цельное молоко ограничивают только у старших детей.
Для родителей нужно знать первые признаки обезвоживания – это уменьшение частоты и объема мочеиспусканий, жажда, сухость кожи и слизистых оболочек. При нарастании обезвоживания ребенок становится вялым, перестает мочиться, жажда исчезает, кожа теряет тургор, «западают» глаза. В этом случае терять время нельзя, необходимо вызвать врача и госпитализировать ребенка.
Должно насторожить появление крови и слизи стуле у ребенка, ведь это характерно для бактериальных энтероколитов. Стул при таких инфекциях необильный (в отличие от обильного водянистого стула при ротавирусной инфекции), могут отмечаться ложные позывы на дефекацию и боли в животе. Выпаивания в таких случаях может быть недостаточно, и, как правило, требуется назначение антибиотиков.
Стул при таких инфекциях необильный (в отличие от обильного водянистого стула при ротавирусной инфекции), могут отмечаться ложные позывы на дефекацию и боли в животе. Выпаивания в таких случаях может быть недостаточно, и, как правило, требуется назначение антибиотиков.
Вверх
Пневмония
Одной из серьезных болезней у детей является воспаление легких, или пневмония. Пневмония может представлять угрозу для жизни ребенка. К счастью, современная медицина научилась хорошо справляться с пневмонией, и эту болезнь в большинстве случаев можно вылечить полностью. Поэтому если ваш малыш заболел с повышением температуры тела и кашлем, обратитесь к педиатру. При подозрении на пневмонию врач может назначить рентгенографию легких, что позволяет подтвердить диагноз.
Что такое пневмония?
Пневмония — это воспаление ткани легкого, то есть самого глубокого отдела органов дыхания. В норме в легких происходит газообмен, то есть кислород из воздуха попадает в кровь, а углекислый газ выделяется из крови в окружающую среду. Когда часть легкого затронута воспалением, функция дыхания в пораженном отделе легкого страдает, и у ребенка появляется одышка, то есть учащенное и затрудненное дыхание. Вещества, образующиеся при борьбе иммунной системы с бактериями, вызывают повышение температуры (если температура тела повышается более 38 °С, это называется лихорадкой). Скопление мокроты в альвеолах и бронхах и отек слизистой оболочки стимулируют кашлевой рефлекс, и возникает кашель. Если очаг пневмонии находится рядом с оболочкой легкого, называемой плеврой, могут появиться боли в грудной клетке при дыхании и кашле.
Когда часть легкого затронута воспалением, функция дыхания в пораженном отделе легкого страдает, и у ребенка появляется одышка, то есть учащенное и затрудненное дыхание. Вещества, образующиеся при борьбе иммунной системы с бактериями, вызывают повышение температуры (если температура тела повышается более 38 °С, это называется лихорадкой). Скопление мокроты в альвеолах и бронхах и отек слизистой оболочки стимулируют кашлевой рефлекс, и возникает кашель. Если очаг пневмонии находится рядом с оболочкой легкого, называемой плеврой, могут появиться боли в грудной клетке при дыхании и кашле.
Что является причиной пневмонии?
Инфекций, которые могут вызвать пневмонию, очень много. Самой частой причиной так называемой «типичной» пневмонии является пневмококк (Streptococcus pneumoniae). Пневмококковая пневмония сопровождается лихорадкой, кашлем, одышкой, вялостью и снижением аппетита. Реже пневмонию вызывают другие возбудители — гемофильная палочка (Haemophilus influenzae) типа b, пиогенный стрептококк (Streptococcus pyogenes) и золотистый стафилококк (Staphylococcus aureus). «Атипичную» пневмонию, которая обычно протекает легче и довольно заразна, вызывают микоплазмы и хламидии. Реже причиной пневмонии являются вирусы (аденовирус, РС-вирус) — такие пневмонии редки и могут протекать очень тяжело. Пневмония может развиться внезапно или быть осложнением гриппа.
«Атипичную» пневмонию, которая обычно протекает легче и довольно заразна, вызывают микоплазмы и хламидии. Реже причиной пневмонии являются вирусы (аденовирус, РС-вирус) — такие пневмонии редки и могут протекать очень тяжело. Пневмония может развиться внезапно или быть осложнением гриппа.
Каковы симптомы пневмонии?
Наиболее важный симптом пневмонии — это лихорадка. У маленького ребенка лихорадка может быть единственным проявлением. Должны особенно насторожить лихорадка выше 39,5 °С с ознобом и лихорадка, которая плохо снижается после приема жаропонижающих препаратов. Хотя не всегда высокая лихорадка, которая плохо реагирует на жаропонижающие, — это симптом пневмонии. Это может быть проявлением респираторной вирусной инфекции.
Второй важный симптом пневмонии — это кашель. Имеет значение характер кашля. Особенно настораживают «глубокий» кашель, кашель в ночное время и кашель до рвоты.
Тяжелая пневмония обычно сопровождается одышкой, то есть учащенным и затрудненным дыханием. Иногда симптомом пневмонии являются боли в животе, которые возникают из-за раздражения плевры (оболочки легкого) при воспалении прилежащего к плевре участка легкого и из-за частого кашля и, соответственно, напряжения мышц живота.
Иногда симптомом пневмонии являются боли в животе, которые возникают из-за раздражения плевры (оболочки легкого) при воспалении прилежащего к плевре участка легкого и из-за частого кашля и, соответственно, напряжения мышц живота.
Очень важные признаки, говорящие в пользу пневмонии — это симптомы интоксикации, такие как утомляемость, слабость, отказ от еды и даже питья. При этом, в отличие от пневмококковой пневмонии, при микоплазменной пневмонии ребенок может чувствовать себя хорошо.
Кашель и хрипы в легких являются симптомами не только пневмонии, но и бронхита. Очень важно, чтобы врач отличил пневмонию от бронхита, так как при бронхите антибиотики требуются далеко не всегда и только при подозрении на его микоплазменную этиологию.
Что может произойти, если не лечить пневмонию?
Это чревато осложнениями, которые чаще случаются, если пневмонию не лечить. Осложнениями пневмонии являются воспаление плевры (плеврит) и формирование полости в легком, заполненной гноем (абсцесс легкого). В таких случаях потребуется более длительный курс приема антибиотиков, а иногда и помощь хирурга.
В таких случаях потребуется более длительный курс приема антибиотиков, а иногда и помощь хирурга.
Как лечить пневмонию?
При бактериальной пневмонии врач назначит антибиотик. Какой антибиотик выбрать решит врач в зависимости от предполагаемой причины пневмонии. В большинстве случаев ребенку можно дать антибиотик внутрь (в виде суспензии или таблеток), а не в уколах. Эффект антибиотика наступает в течение 24 — 48 часов. Если по прошествии 1 — 2 суток ребенку лучше не стало и повышение температуры сохраняется, обратитесь к врачу повторно.
Обычно при пневмонии ребенок может лечиться дома. Госпитализация требуется при тяжелом и осложненном течении пневмонии, когда ребенку нужны внутривенные введения антибиотика, дополнительный кислород, плевральные пункции и другие серьезные медицинские вмешательства.
При повышении температуры тела более 38,5 — 39 °С дайте ребенку жаропонижающие (ибупрофен или парацетамол). Противокашлевые средства, такие как бутамират (препарат «Синекод»), при пневмонии противопоказаны.
Противокашлевые средства, такие как бутамират (препарат «Синекод»), при пневмонии противопоказаны.
Можно ли предотвратить пневмонию?
Существуют вакцины, призванные защитить от пневмококка и гемофильной палочки, которые вызывают наиболее тяжелые формы пневмонии (против пневмококка — вакцины «Превенар», «Пневмо 23», против гемофильной палочки — «Акт-ХИБ», «Хиберикс», компонент против гемофильной палоки входит в состав вакциеы «Пентаксим», компоненты против пневмококка и гемофильной палочки одновременно входят в состав «Синфлорикс»). Так как пневмококковая пневмония нередко развивается как осложнение гриппа, полезной оказывается вакцинация от гриппа. Очень важно, чтобы родители не курили в присутствии ребенка, так как пассивное курение делает легкие слабыми и уязвимыми.
Вверх
Коронавирус: почему у некоторых симптомы длятся неделями?
- Доминик Хьюз
- Корреспондент по вопросам здравоохранения
Дэвид несколько недель общался с маленькой дочкой через окно в гостиной
Мир Дэвида Харриса уменьшился до размеров гостиной.
Семь недель назад у него появились симптомы Covid-19. Он говорит, что это было похоже на сильный грипп.
Тогда 42-летний британский архитектор-фрилансер впервые самоизолировался в своем доме в Бристоле с женой и маленькой дочкой.
Через две недели ему стало лучше, но еще через две, к удивлению Харриса, симптомы вернулись.
«Это была какая-то мини-сага с возвращением симптомов, я вообще этого не ожидал», — говорит он.
«Вторая волна была намного сильнее — те же симптомы гриппа, но с одышкой, из-за которой я был уверен, что у меня коронавирус. Потом две недели я, как мне казалось, шел на поправку», — рассказывает он.
«А потом, на седьмую неделю, симптомы снова вернулись. У меня началась третья волна. К счастью, они были не такими сильными, но все равно значительными», — говорит Дэвид Харрис.
Решив, что лучше не рисковать, Дэвид продолжил самоизоляцию. Он не покидал гостиную своего дома, переодевался только когда выходил принять душ, ел и спал в одиночестве.
Жена Дэвида подносила 10-месячную дочь Милли к окну гостиной и показывала ее мужу, чтобы они могли «пообщаться» через стекло.
Болезнь измотала Дэвида. Он не понимал, что с ним будет дальше.
«Самое сложное — решить, когда обращаться за помощью. Тратить время Национальной службы здравоохранения напрасно я не хотел, потому что очевидно, что есть люди, которым тяжелее, чем мне», — рассказывает он.
«Но мне и не хотелось оказаться в ситуации, когда в самый опасный момент не решаешься обратиться за помощью, а потом из-за того, что ты вовремя этого не сделал, происходит что-то плохое», — говорит он.
«Когда симптомы в первый раз вернулись, когда мне в первый раз стало хуже, было довольно страшно. Я не понимал, значит ли это, что все кончено. Довольно страшно, когда тебе становится хуже, а ты думал, что идешь на поправку».
«Кричала в агонии»
49-летняя Фелисити, жительница Лондона, впервые ощутила симптомы Covid-19 шесть недель назад. Но, как и у Дэвида, болезнь у нее протекала сложно.
«Труднее всего было преодолеть первые десять дней тяжелой болезни, думать, что выздоравливаешь, а потом столкнуться с еще более сильными симптомами», — говорит она.
Подпись к фото,У Фелисити симптомы не прекращались шесть недель
«На пятую неделю болезни мой партнер вынужден был вызвать «скорую» — у меня так болел живот, что я просто кричала в агонии», — рассказывает она.
«Очень сложно было понять — это последствия вируса? Это ответ иммунной системы? Воспаление? До заражения у меня не было проблем с желудком, но пятая неделя была просто ужасной», — говорит она.
Фелисити долго не могла избавиться от симптомов, и недели болезни утомили ее.
«Я провела огромное количество времени в постели, восстанавливая силы. Весь этот опыт — болезнь и попытки выздороветь, — с психологической точки зрения был ошеломляющим», — говорит она.
Ни Фелисити, ни Дэвид, не проверялись на Covid-19, но врачи сказали им, что, по всей вероятности, это коронавирус. Пару также заверили, что сейчас они уже не могут никого заразить.
Большинство выздоравливает быстро
Проблема в том, что нам многое неизвестно о коронавирусе. Ученые не понимают, например, почему у части заболевших симптомы длятся всего несколько дней, а у других, физически крепких людей, не прекращаются неделями.
Филип Готард, консультант Лондонской клиники тропических болезней, подчеркивает, что подавляющее большинство заразившихся сравнительно быстро и полностью выздоравливают.
«У кого-то долго не проходит кашель. Некоторые пациенты испытывают сильную усталость, изможденность. Этот упадок сил может длиться от трех до шести недель», — говорит он.
«Это большой стресс, особенно для молодых и здоровых людей, которые к такому не привыкли. Для них медленное и неравномерное восстановление от болезни — это шок», — отмечает медик.
«Но такой эффект бывает и при других заболеваниях, когда пациенты восстанавливаются после острой формы заражения. Их состояние то ухудшается, то улучшается, у них бывают хорошие и плохие дни», — говорит он.
Профессор-эпидемиолог из Королевского колледжа Лондона Тим Спектор говорит, что данные, собранные с помощью специального приложения Covid Symptom Study, свидетельствуют, что заразившиеся коронавирусом начинают восстанавливаться в среднем через 12 дней.
«Но мы также наблюдаем большое число людей, у которых симптомы сохраняются гораздо дольше, в некоторых случаях больше 30 дней», — говорит он.
«Мы изучаем новые данные с помощью искусственного интеллекта. Скоро мы научимся определять, какое сочетание симптомов и факторов риска приводит к такой продолжительности симптомов», — говорит он.
Сегодня и Дэвид, и Фелисити идут на поправку. Как они надеются, окончательно.
Но Covid-19 — это вирус, появившийся всего несколько месяцев назад. Он продолжает преподносить нам исключительно неприятные сюрпризы.
опасен ли он и когда его надо лечить
На самые часто задаваемые вопросы отвечает главный внештатный детский специалист пульмонолог министерства здравоохранения Краснодарского края Виктор Брисин.
Опасен ли кашель для ребенка?
В большинстве случаев – нет. Кашель является мощным защитным механизмом и помогает очистить дыхательные пути от слизи, которая скапливается при простуде и ОРВИ, а заочно – от бактерий и вирусов, которые попадают в дыхательную систему и могут вызвать более серьезное заболевание.
Кашель полезен и тем, что является важным сигналом неблагополучия со стороны не только органов дыхания, но, возможно, и желудка, неврологии. Он может появляться не только при простуде, но и при воспалении уха, агрессивности среды, окружающей ребенка, – например, при пассивном курении или повышенной запыленности помещения.
Что вызывает кашель?
-
Микробы и вирусы – некоторые микроорганизмы вызывают заболевания дыхательных путей и даже такие тяжелые, как воспаление легких, туберкулез и другие.
-
Наиболее частая причина кашля – это острая респираторная инфекция (ОРВИ). В среднем ребенок в течение года 3–5 раз болеет острыми респираторными инфекциями, включая насморк и простуду, в основном в холодное время года. Частота заболеваний зависит от возраста ребенка, от того, посещает ли он детский сад, в каких условиях живет.
-
Дети часто кашляют при бронхиальной астме. Кашель имеет приступообразный характер и сопровождается шумным или свистящим дыханием. У детей с этим заболеванием часто отмечаются пищевая и лекарственная аллергия, аллергический насморк.
-
Табачный дым, пыль, аэрозоли химических веществ. Они обладают раздражающим действием и могут вызывать кашель. Следует помнить, что курение родителей может вызывать кашель у маленьких детей.
-
Аспирационный синдром. Некоторые маленькие дети поперхиваются во время еды, пища попадает в дыхательные пути и вызывает кашель. Если вовремя не принять меры, это может привести к хроническому заболеванию.
-
Заболевания ЛОР органов, сердечно-сосудистой системы, желудочно-кишечного тракта (гастро-эзофагальный рефлюкс).
Какой бывает кашель?
-
«Сухой кашель». Возникает обычно в первые сутки заболевания ОРВИ. Сопровождается умеренной температурой и недомоганием.
-
«Лающий кашель». Появляется при воспалении в верхних дыхательных путях, гортани или трахеи. Чаще бывает у маленьких детей и связан с ОРВИ. Может возникать внезапно, ночью или после ингаляции. Реже такой кашель может быть проявлением аллергической реакции на лекарства или ингаляцию.
-
Кашель при насморке. Характерен сильным приступообразным кашлем, который может заканчиваться рвотой. Может сопровождаться высокими нотами на вдохе и напоминать «петушиный крик».
-
Кашель при коклюше (паракоклюше). Течение коклюша может наблюдаться у детей любого возраста, наиболее тяжелые проявления отмечаются у детей первого года жизни, не привитых от коклюша. Важно следить за своевременной вакцинацией от этого заболевания.
-
Кашель и «свистящее дыхание» могут свидетельствовать о воспалении нижних дыхательных путей и о попадании в нижние дыхательные пути посторонних предметов (семечки, орешки, фрагменты игрушек и др.) Иногда такой кашель может сопровождать бронхиальную астму.
-
Ночной кашель. Как правило, бывает у детей с воспалением в верхних дыхательных путях (ринит, аденоидит, синусит) и иногда при астме.
-
Утренний кашель чаще сопровождает хронические заболевания дыхательных путей, особенно, если он сопровождается откашливанием желтой или зеленой мокроты.
-
Психогенный вариант кашля, для которого также типичен постоянный кашель. Это обычно сухой, с металлическим оттенком кашель, который наблюдается только в дневное время и исчезает во сне, его отличительная особенность – регулярность и высокая частота (до 4–8 раз в минуту), прекращение во время еды и разговора. Психогенный кашель возникает обычно как реакция на стрессовые ситуации в семье и школе, становясь затем привычным, он часто начинается во время ОРЗ, приобретая довольно быстро описанный выше характер.
Когда следует обратиться к педиатру?
-
Если ребенку тяжело дышать и заболевание сопровождается боле частым дыханием.
-
Если у ребенка шумное или свистящее дыхание.
-
Если у ребенка при дыхании синеют губы, лицо или язык.
-
Если кашель приступообразный.
-
Если кашель сопровождается болями в грудной клетке.
-
Если кашель сопровождается рвотой.
-
Если в мокроте, которую ребенок откашливает, есть кровь.
-
Если ребенок закашливается во время приема пищи.
-
Если ребенок кашляет более двух недель.
-
Если эпизоды кашля повторяются более пяти раз в год.
Какие лекарства давать ребенку при кашле?
Главное правило – не навреди. Поэтому сначала родители должны проконсультироваться с педиатром, который установит диагноз (причину кашля) и даст рекомендации относительно лечения.
Сегодня в Детской краевой клинической больнице министерства здравоохранения Краснодарского края в пульмонологическом отделении оказывается специализированная помощь пациентам с заболеваниями органов дыхания. Только за 2018 год было пролечено 688 детей.
Врачи уверенно говорят о том, что детям с хроническими пульмонологическими заболеваниями можно помочь, остановив прогрессирование болезни на раннем этапе.
Если своевременно начать лечение уже в младшем возрасте, можно избавиться от хронических бронхитов, пневмоний, перейти от тяжелой к легкой форме бронхиальной астмы.
Затяжной насморк у детей и взрослых: причины, лечение и профилактика
Каковы основные причины затяжного насморка? Существует ли «хронический петербургский ринит»? Почему из носа течет, едва выйдешь на улицу? Поговорили об этом с главным оториноларингологом Северо-Западного федерального округа Сергеем Рязанцевым.
Сергей Рязанцев — заместитель директора по научно-координационной работе Санкт-Петербургского научно-исследовательского института уха, горла, носа и речи Минздрава РФ.
Главный оториноларинголог по Северо-Западному федеральному округу, заслуженный врач РФ, профессор, доктор медицинских наук.
Затяжной насморк: аллергия или…?
— Каковы основные причины затяжного насморка?
— Причин может быть несколько. Около 30% затяжных насморков можно отнести к аллергическому риниту. Эта цифра — общемировая тенденция, ее приводит ВОЗ. А по прогнозам этого года, доля аллергических ринитов возрастет до 50%. Но пока это только прогноз. В целом, можно говорить о том, что аллергических ринитов стало намного больше. Еще одна причина постоянных насморков — сухость воздуха в помещениях, где мы проводим основную часть времени. Когда влажность падает меньше 50%, реснички, которыми выстилается слизистая носа, перестают колебаться, и функции полости носа нарушаются. Появляется предрасполагающий момент для развития заболеваний носоглотки, распространения аллергенов, возникновения аллергического ринита. Плюс затяжной насморк может вызывать длительное (более 7 дней) применение сосудосуживающих капель — это уже будет медикаментозный ринит.
— Из-за чего растет число аллергических ринитов?
— Есть несколько гипотез на эту тему. Самая основная — наследственная. Если у кого-то из родителей есть аллергия, она может наследоваться по генотипу. А сейчас генотипы очень сильно перемешиваются, так как люди перемещаются из региона в регион, и количество аллергий, передаваемых по генотипу, возрастает. Это тоже общемировая тенденция. Вторая по значимости — гигиеническая гипотеза. Считается, что чем лучше мы живем, в более гигиеничных условиях, тем хуже тренируется иммунная система. У городского ребенка риск развития аллергии всегда больше, чем у сельского. Хотя провоцирующих факторов будет больше в жизни последнего. Поэтому считается, что необходимо дозировано нагружать иммунитет, для того чтобы вырабатывалась адекватная, нормальная реакция на различные раздражители.
— Как можно заподозрить, что затяжной насморк — скорее всего, аллергический ринит?
— Прежде всего эффект элиминации аллергена — когда исчезает что-либо, и человеку становится лучше. Убирают кота, и становится лучше. Человек уезжает на отдых, и становится лучше. Переезжает в другой дом, и становится лучше. Это косвенные признаки, позволяющие заподозрить, что речь об аллергическом рините. Врач может подтвердить эту догадку, проведя простой анализ путем взятия крови на иммуноглобулин Е. Если он повышен, то, скорее всего, это именно аллергический ринит.
Как лечить риниты — аллергические и нет
— Как сегодня лечат аллергический ринит?
— Это состояние легко корректировать и добиться ремиссии с помощью применения кортикостероидных спреев, которых сейчас целых 4 вида. Рекомендуемая схема лечения: 3 месяца ежедневного применения, 6 месяцев перерыв. И это состояние легко можно взять под контроль. При легкой степени аллергии достаточно 1 месяца непрерывного применения с перерывом в 3–6 месяцев.
— Если по анализам аллергия не подтверждена, а насморк не проходит, в чем искать причину?
— Однозначно ответить сложно. Надо будет серьезно заниматься поиском причины. Здесь должен разбираться специалист. Нужно смотреть, нет ли хронического процесса — синусита, другой инфекции. Посмотреть, как работают пазухи. У детей часто бывает, что один вирусный насморк накладывается на другой. То есть нет просвета, чтобы ребенок поправился и насморк прекратился. В таких случаях можно применять иммуномодуляторы микробного происхождения, как вариант местной «прививки» («Рибомунил», «Бронхомунал»). У детей это показывает хорошие результаты по стимуляции иммунной системы.
— Промывание как профилактика заболеваний полости носа — хороша идея?
— Это оправдано. 20 лет назад был один единственный солевой раствор для этих целей, а сейчас их более 30. Профилактическое промывание носа удаляет аллергены и патогены, нормализует состояние слизистой оболочки носа. Приходя домой из школы, сада ребенок обязательно приносит с собой патогены и аллергены, и поэтому промывание — хороший вариант профилактики. В свое время был проведен эксперимент в период эпидемии ОРВИ и гриппа: в детском саду детям промывали носы профилактически и, действительно, заболеваемость существенно снизилась.
— Но ведь ребенок должен контактировать с вирусами и бактериями, чтобы вырабатывался иммунитет, а мы все постоянно смываем…
— При профилактическом промывании мы смываем только патогенную среду. Иммунитет не стимулируется, когда мы ограничиваем ребенка от контактов и постоянно используем бактерицидные средства, типа антибактериального мыла и прочего. При промывании мы просто удаляем какое-то количество патогенной флоры, а контакт с ней уже произошел, и иммунологический механизм был запущен.
— Некоторые педиатры осуждают применение местных бактерицидных и антибактериальных спреев. Можно ли их использовать при затяжном насморке?
— Препараты этого ряда (их всего 2 — «Изофра» и «Полидекса») показаны только при подтвержденной бактериальной инфекции, а не при каждом насморке. При вирусном рините никакие капли и спреи использовать не надо, достаточно простого промывания носа солевыми растворами. Если же речь о бактериальном насморке, то эти препараты можно и нужно применять.
— Как понять, что ринит стал бактериальным?
— При аллергическом рините носовые выделения абсолютно всегда водянистые. При остром инфекционном (сначала вирусном, потом бактериальном) уже на 2–3 день носовые выделения становятся слизистыми, густыми. Это является важным дифференциально диагностическим признаком аллергического и инфекционного ринита. Соответственно, меняется и подход к лечению: антигистаминные препараты и топические стероиды в первом случае и вазоконстрикторы (сосудосуживающие средства — ред.) и по показаниям топические антибиотики — во втором.
— Что точно нельзя делать при лечении насморка?
— Фанатично использовать сосудосуживающие капли. Этого делать точно не надо.
Чисто «петербургский насморк» — миф или реальность?
— Климат нашего города может быть причиной затяжного насморка, так называемого «петербургского»?
— Конечно, климат у нас не самый комфортный. Хотя такой же можно наблюдать и в Великобритании, да и в любом другом северном приморском городе. Если климат с повышенной влажностью, это даже неплохо. Но большую часть времени мы все равно живем в квартирах, где влажность около 30%. А от насморков мы страдаем, как ни странно, не из-за повышенной влажности или холодного климата, а из-за повышенной сухости в помещениях. Я уже об этом говорил ранее.
— То есть «петербургский насморк» — миф?
— Думаю, да.
— Но бывает и так называемый «холодовой» насморк, возникающий как раз как реакция на холодный воздух?
— Да, его следует рассматривать как вариант аллергического ринита. Существует понятие аллергии на холод, когда слизистая носа не вполне адекватно реагирует на падение температуры ниже 7 градусов тепла — реснички в ней начинают работать медленнее, а при таком замедленном их движении бактерии могут накапливаться и провоцировать развитие истинного насморка. Это индивидуальная особенность. Проще всего корректировать этот вид насморка простым промыванием носа солевыми растворами.
Насморк — прогулкам не помеха!
— Рекомендация гулять в любую погоду и даже при насморке — оправдана?
— Гулять в любую погоду полезно. И даже при насморке. В 30-е годы прошлого века, когда еще не было антибиотиков, в санаториях практиковали сон на свежем воздухе, в холодную погоду. Хотя благоприятное воздействие холодного воздуха использовалось как оздоровительная процедура для лор-органов, не для носа. Сегодня большинство детей проводят время не на улице, а в школе, садике или дома. Это предрасполагающий фактор для развития домашнего аллергического ринита.
— Значит, раньше дети болели меньше, так как проводили больше времени на свежем воздухе?
— Раньше дети действительно больше времени проводили на улице. Каток, футбол, прогулки во дворе. Сейчас они постоянно в помещении. Я много говорю на тему неоправданной школьной нагрузки. Многие страны мира полностью отказались от домашних заданий. У нас ребенок практически в кабале: 7 часов в школе, потом делает заданные на дом уроки. Плюс еще игры на свежем воздухе уступили место компьютерным. Ребенок не бывает и не играет на свежем воздухе. Это, безусловно, негативно сказывается на общем состоянии.
АННА ТИМАКОВАОригинал статьи опубликован на сайте littleone.com
Ссылка на полную версию материала https://littleone.com/publication/6946-zatyazhnoy-nasmork-u-detey-i-vzroslyh-peterburga-prichiny-lechenie-i-profilaktika
Мой кашель не пройдет! Распространенные причины хронического кашля
Многие пациенты с ХОБЛ или другими проблемами с легкими, такими как астма, борются с надоедливым кашлем, который, кажется, просто не проходит. Это, по-видимому, чаще встречается в зимние месяцы, когда вирусы свирепствуют и вызывают у пациентов продолжительный кашель. Хотя не всегда, у пациентов, особенно с ХОБЛ или астмой, часто бывает кашель, который может длиться до 8 недель (в этот момент он называется «хроническим» кашлем).
Веривелл / JR BeeВ зимние месяцы поствирусный кашель — обычная проблема для пациентов с ХОБЛ и / или астмой, и может привести к стеснению в груди или мышечным болям в дополнение к постоянному кашлю на срок до 2 месяцев! Кажется, что кашлять очень долго, и это может быть довольно неприятным для пациентов. Этот тип кашля обычно «непродуктивный», что означает, что слизь обычно не отхаркивается. Похоже на хриплый, сухой, хриплый кашель.
Если кашель особенно беспокоит, иногда врачи назначают ингаляторы, такие как альбутерол, или ингаляторы кортикостероидов малой дозы, которые могут обеспечить некоторое облегчение симптомов.Безрецептурные лекарства от кашля тоже могут работать с разными результатами. Кодеина обычно избегают, хотя чаще всего его назначают, когда кашель мешает пациенту уснуть.
Если кашель становится продуктивным, то есть вы откашливаете зеленую или желтую слизь, это может быть признаком вторичной бактериальной инфекции, и вам следует сообщить своему врачу об изменении типа кашля.
Если кашель не связан с недавней вирусной инфекцией, безусловно, есть и другие причины, по которым пациенты часто страдают хроническим кашлем.Хорошая новость заключается в том, что, хотя кашель является очень неприятным симптомом, он редко означает опасное для жизни заболевание. Фактически, тремя основными причинами хронического кашля являются:
1. Синдром кашля верхних дыхательных путей (причудливое название для постназального оттока)
2. Астма (иногда единственным симптомом которой является кашель!)
3. Желудочно-кишечная рефлюксная болезнь пищевода (ГЭРБ), иногда называемая «изжогой».
К другим причинам кашля относятся ХОБЛ (обычно хронический бронхит типа ХОБЛ), другие инфекционные заболевания (например, пневмония, туберкулез), интерстициальные заболевания легких или рак.
Итог:
Наиболее частой причиной затрат являются постназальные выделения, астма, ГЭРБ (рефлюкс или изжога) и кашель, который не проходит после вирусной инфекции. Когда кашель становится хроническим (длится более 8 недель), легочные врачи часто начинают лечение любой из этих трех причин, которые кажутся наиболее вероятными в вашей ситуации. Хотя сам по себе кашель редко является признаком серьезного заболевания, он, безусловно, требует обсуждения с вашим лечащим врачом и, при необходимости, направления к легочному врачу.
Мой кашель не уйдет: стоит ли мне волноваться?
По данным Центров по контролю и профилактике заболеваний, кашель является наиболее частой жалобой врачей первичной медико-санитарной помощи, и более 30 миллионов человек ежегодно посещают врача из-за этого.
Но когда кашель серьезен? Это когда у вас сухой, отрывистый кашель более двух недель или когда вы кашляете так сильно, что это мешает вам спать?
Ответ может отличаться в зависимости от ваших симптомов.Однако большинство врачей сходятся во мнении, что в среднем кашель длится 18 дней. Большинство людей склонны беспокоиться, когда кашель продолжается в течение недели, но две недели — это обычное явление для большинства вирусных инфекций, таких как простуда и грипп.
Если у вас был постоянный кашель, который, кажется, ухудшается, или кашель, который не проходит даже после приема лекарств, отпускаемых без рецепта, вот несколько полезных советов о том, что вы можете сделать и когда, возможно, пора. к врачу.
Причины вашего кашля
Постоянный кашель может быть вызван несколькими причинами, в том числе длительной инфекцией, постназальным выделением (синдром кашля верхних дыхательных путей) или даже хроническим кашлем.
Длительная инфекция
Если вы постоянно болеете простудой или гриппом или снова заболели после выздоровления от вирусной инфекции, это может продлить ваш кашель. К сожалению, у вас все еще может быть кашель даже после того, как все остальные симптомы исчезли. Иногда это может длиться до четырех недель после болезни. Это связано с тем, что инфекции вызывают воспаление дыхательных путей, лечение которого может занять больше времени по сравнению с другими симптомами, связанными с простудой и гриппом.
Постназальный капельный синдром (синдром кашля верхних дыхательных путей)
Постназальный синдром, также известный как синдром кашля верхних дыхательных путей, может вызвать продолжительный кашель. Это происходит, когда слизь скапливается в задней части носа и капает в горло.
Аллергия или синусит, то есть воспаление или инфекция носовых пазух, могут вызывать постназальное выделение. Боль в горле и проблемы с глотанием — все это побочные продукты постназального выделения, равно как и постоянная необходимость очищать горло от слизи, что может привести к хроническому кашлю.Если вы страдаете от кашля, связанного с выделением жидкости из носа, обычно он усиливается ночью или в положении лежа.
GERD
ГЭРБ, гастроэзофагеальная рефлюксная болезнь или кислотное расстройство желудка, является наиболее частой причиной стойкого кашля. Он может быть причиной от 20 до 40 процентов хронического кашля. Симптомы кашля, вызванного ГЭРБ, включают кашель, который возникает в основном днем, когда вы сидите прямо; непрекращающийся кашель, который возникает без астмы или постназального кровотечения, и кашель, который возникает без каких-либо других симптомов или из-за таких вещей, как курение или побочные эффекты от лекарств.
Астма и хронический кашель
Иногда постоянный кашель может указывать на серьезную проблему со здоровьем, например, на астму. Если у вас сухой отрывистый кашель, который усиливается после упражнений, у вас может быть кашлевой вариант астмы. Люди с кашлевой астмой также проявляют другие симптомы, такие как хрипы и затрудненное дыхание. Их симптомы часто ухудшаются из-за триггеров, связанных с аллергией, таких как пыль и пыльца.
Кашлевая астма может перерасти в хронический кашель, если длится от шести до восьми недель.Хронический кашель может сопровождаться такими симптомами, как насморк, боль в горле, охриплость голоса и изжога или кислый привкус во рту. ГЭРБ, астма и аллергия являются причиной более 90 процентов этих случаев.
Когда обращаться к врачу
Если кашель длился больше 18 дней, возможно, пора обратиться к врачу.
Ваш врач может выполнить тест на функцию легких, если он или она подозревает астму, и может назначить лекарства от астмы для облегчения ваших симптомов.
Ваш врач также может сделать рентген грудной клетки, чтобы определить, является ли постназальное выделение причиной вашего постоянного кашля.Вам могут назначить противоотечные средства и назальные стероиды для борьбы с кашлем. Ваш врач также может выполнить проглатывание бария или другие тесты, чтобы выяснить, связан ли ваш кашель с ГЭРБ. В этом случае вам, вероятно, будут прописаны ингибиторы протонной помпы, такие как Nexium или Prilosec, в течение трех месяцев, чтобы увидеть, исчезнут ли ваши симптомы.
Стресс и обезвоживание могут усугубить кашель, поэтому вам также следует пить много жидкости, избегать стресса и умеренно использовать физиологический спрей для носа, чтобы увлажнить дыхательные пути.Однако, если эти методы не работают и у вас продолжительный кашель, как можно скорее обратитесь к врачу, чтобы определить основную причину и получить соответствующее лечение.
Когда вам стоит беспокоиться о том, что кашель затяжной? Это займет время.
Почти все случаи хронического кашля вызваны аллергией, астмой или рефлюксной болезнью. (BIGSTOCK)
Вам, наверное, не нужно напоминать, что сезон простуды и гриппа приближается. Если, как и я, у вас уже был первый приступ одной из этих неприятных ошибок, вы можете задаться вопросом: когда мои симптомы исчезнут? Несмотря на то, что боль в горле и заложенный нос исчезли, кашель затянулся на вторую неделю.Это нарушило мой сон и удерживало меня от общественных мероприятий.
Кашель продолжительностью более двух недель является обычным явлением в большинстве случаев вирусных респираторных инфекций, таких как моя, — говорит Мэтью Минц, терапевт из Медицинского факультета Джорджа Вашингтона. Средняя продолжительность кашля, согласно недавнему исследованию, составляет 18 дней.
Если вам кажется, что это надолго, вы не одиноки. Телефонный опрос, проведенный теми же исследователями, показал, что большинство людей ожидают, что кашель продлится от семи до девяти дней.
Из-за этого диссонанса между ожидаемой продолжительностью кашля и его реальной продолжительностью многие люди обращаются к врачу. По данным Центров по контролю и профилактике заболеваний, кашель является наиболее частой жалобой пациентов к врачам первичной медико-санитарной помощи, и на него ежегодно обращаются более 30 миллионов врачей.
[Вот что работает, а что нет — при простуде]
Многие люди приходят за антибиотиками. Но если ваш кашель начался, как мой, с простуды, сухой и сопровождается усталостью и мышечными болями, то, скорее всего, он связан с этим вирусом простуды, и антибиотики не помогут избавиться от него, говорит Кристиан Мерло, специалист Пульмонолог Джона Хопкинса.
А как насчет безрецептурных лекарств от кашля? Минц описывает два вида кашля, который сохраняется после простуды.
Один из них — постназальный капельный или слизистый кашель, при котором атака вашего организма на вирус простуды накапливается в вашем горле, вызывая ваш кашель. Лекарства от кашля и простуды, отпускаемые без рецепта, могут помочь облегчить симптомы, высушивая слизь и подавляя кашлевой рефлекс. Но они не заставят его полностью исчезнуть — или убьют вирус, который к этому привел.
Второй вид постпростудного кашля называется поствоспалительным бронхоспазмом и напоминает астму.«Это сжатие дыхательных путей, которое ограничивает поток воздуха и сопровождается кашлем и хрипом», — говорит Минц. По его словам, это не астма, которая является хроническим заболеванием, но она достаточно похожа, чтобы помочь короткий курс (до четырех недель) лекарств от астмы — бронходилататоров и / или стероидов. Вы можете подозревать, что это проблема, если ночью становится хуже, если вы хрипите или испытываете одышку, особенно во время упражнений.
Домашние средства, такие как горячая вода с медом и лимоном или горячий душ с паром, иногда могут помочь облегчить кашель.Но клинических данных, демонстрирующих эффективность этих подходов, мало. Попытки тоже не представляют особого риска. «Если от этого вам станет легче, сделайте это», — говорит Минц.
Итак, когда вам следует беспокоиться о кашле? Если он появляется неожиданно и овладевает вами в течение пары недель — а вы не курите — или если после простудный кашель продолжается более трех или четырех недель. Официально хронический кашель определяется как кашель продолжительностью не менее восьми недель. В дополнение к трем проблемам, перечисленным ниже, кашель может возникать при гораздо более серьезных заболеваниях, таких как некоторые виды рака и туберкулез.
Более 90 процентов случаев хронического кашля вызваны одной или несколькими из этих трех причин: аллергией, истинной астмой и рефлюксной болезнью. После сбора полного анамнеза и, возможно, рентгена легких, врачи шаг за шагом диагностируют проблему.
Мерло говорит, что сначала он порекомендует антигистаминные препараты для лечения аллергии и, как следствие, постназального подтекания. Если через неделю или две улучшения не наступит, следующим шагом будет применение ингалятора от астмы. Если состояние пациента по-прежнему не улучшается, следующим шагом является изменение образа жизни и прием лекарств от рефлюкса, таких как Prilosec или Nexium.Это лечение требует больше всего времени для оценки — до шести месяцев.
В то время как этот трехэтапный план позволяет поставить диагноз подавляющему большинству пациентов, к сожалению, меньшинство продолжает кашлять. У многих из них есть загадочное состояние, называемое синдромом хронической гиперчувствительности к кашлю, чрезмерно отзывчивым кашлевым рефлексом. Как следует из названия, это состояние заставляет людей кашлять чаще, чем большинство, и в ответ на триггеры, через которые другие легко дышат. Питер Дикпинигайтис, профессор медицины Медицинского колледжа Альберта Эйнштейна в Нью-Йорке, который видит много людей с этим заболеванием, говорит, что «большинство моих пациентов кашляют более года.Или 10 или 20 лет », и что существует мало эффективного лечения, кроме рецептурных противокашлевых средств, таких как кодеин, которые имеют неприятные побочные эффекты.
Для меня время было лекарством. К тому времени, как я закончил эту статью, мой кашель прошел.
Кашель (0-12 месяцев)
Это симптом вашего ребенка?
- Звук, издаваемый, когда кашлевой рефлекс очищает дыхательные пути от раздражителей
- Большинство кашля являются частью простуды
- Приступ или приступ кашля длится более 5 минут непрерывного кашля
Причины кашля
- Простуда . Большинство кашля является частью простуды, которая распространяется на нижние дыхательные пути. Медицинское название — вирусный бронхит. Бронхи — это нижняя часть дыхательных путей, идущих к легким. Бронхит у детей всегда вызывается вирусом. Сюда входят вирусы простуды, гриппа и крупа. Бактерии не вызывают бронхит у здоровых детей.
- Загрязнение воздуха Кашель. Пары любого вида могут раздражать дыхательные пути и вызывать кашель. Табачный дым — самый распространенный пример. Другие — это выхлопные газы автомобилей, смог и пары краски.
- Серьезные причины. Пневмония, бронхиолит, коклюш и посторонний предмет в дыхательных путях
Проблемы с дыханием: как определить
Проблемы с дыханием — повод немедленно обратиться к врачу. Дыхательная недостаточность — это медицинское название затрудненного дыхания. Вот симптомы, о которых следует беспокоиться:
- Борьба с каждым вдохом или одышкой
- Плотное дыхание, чтобы ребенок едва мог плакать
- Ребра втягиваются при каждом вдохе (это называется втягиванием)
- Дыхание стало шумным (например, как хрипит)
- Дыхание намного быстрее, чем обычно
- Губы или лицо становятся синими
Когда вызывать кашель (0-12 месяцев)
Позвоните в службу 911 сейчас
- Серьезные проблемы с дыханием (каждый вдох, едва может плакать)
- Обморок или остановка дыхания
- Губы или лицо синюшные, когда не кашляют
- Вы думаете, что ваш ребенок находится в опасной для жизни ситуации
Позвоните врачу или обратитесь за помощью сейчас
- Проблемы с дыханием, но не тяжелые
- Непрерывный кашель
- Губы или лицо стали синюшными во время кашля
- Резкий звук при вдохе (называемый стридором)
- Свистящее дыхание (пронзительное) мурлыканье или свист при выдохе)
- Дыхание намного быстрее обычного
- Слабая иммунная система.Примеры: серповидноклеточная анемия, ВИЧ, рак, трансплантация органов, прием пероральных стероидов.
- Ребенок из группы высокого риска (например, муковисцидоз или другое хроническое заболевание легких)
- Лихорадка у ребенка младше 12 недель. Внимание: НЕ давайте ребенку никаких лекарств от лихорадки, пока его не осмотрят.
- Температура выше 104 ° F (40 ° C)
- Ваш ребенок выглядит или ведет себя очень больным
- Вы считаете, что вашего ребенка нужно осмотреть, и проблема является неотложной
Обратитесь к врачу в течение 24 часов
- Возраст меньше старше 6 месяцев
- Боли в ушах или дренаж ушей
- Лихорадка длится более 3 дней
- Лихорадка возвращается после более чем 24 часов
- Вы думаете, что вашего ребенка нужно осмотреть, но проблема не является срочной
Связаться Врач в рабочее время
- Кашель вызывает рвоту 3 или более раз
- Насморк продолжается более 14 дней
- Кашель продолжается более 3 недель
- У вас есть другие вопросы или проблемы
Самостоятельный уход на дому
- Кашель без других проблем
Отделение неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при кашле
- Что следует знать о кашле:
- Большинство кашля — нормальное явление при простуде.
- Кашель помогает защитить легкие от пневмонии.
- Кашель — это хорошо. Мы не хотим полностью отключать способность вашего ребенка кашлять.
- Вот несколько советов по уходу, которые могут помочь.
- Домашнее лекарство от кашля:
- Цель: уменьшить раздражение или першение в горле, вызывающее сухой кашель.
- В возрасте от 3 месяцев до 1 года: давайте теплые прозрачные жидкости для лечения кашля. Примеры — яблочный сок и лимонад. Количество: используйте дозу 1-3 чайных ложки (5-15 мл). Давайте 4 раза в день при кашле.
- Внимание: не используйте мед до 1 года.
- Лекарства от кашля в аптеке:
- Лекарства от кашля. Не давайте детям младшего возраста лекарства от простуды или кашля в аптеке. Они не одобрены FDA в возрасте до 6 лет. Причины: небезопасно и может вызвать серьезные побочные эффекты.Кроме того, они бесполезны. Причина: они не могут убрать першение в горле. Также они не могут удалить засохшую слизь из носа. Лучше всего подходит назальный физиологический раствор.
- Без антибиотиков. Антибиотики не помогают при кашле. Если у вашего ребенка инфекция уха или носовых пазух, можно использовать антибиотики.
- Приступы или заклинания от кашля — теплый туман и жидкости:
- Дышите теплым туманом, например, принимая душ в закрытой ванной комнате.
- Дать выпить теплой прозрачной жидкости.Примеры — яблочный сок и лимонад.
- Возраст до 3 месяцев. Не используйте теплые жидкости.
- Возраст от 3 до 12 месяцев. Давайте 1 унцию (30 мл) каждый раз. Ограничьте до 4 раз в день.
- Причина: оба расслабляют дыхательные пути и разжижают мокроту.
- Рвота при сильном кашле:
- При рвоте, которая возникает при сильном кашле, давайте меньшее количество за одно кормление.
- Кроме того, кормите чаще.
- Причина: Рвота от кашля чаще возникает при полном желудке.
- Увлажнитель:
- Если воздух в вашем доме сухой, используйте увлажнитель. Причина: сухой воздух усиливает кашель.
- Лекарство от лихорадки:
- При лихорадке выше 102 ° F (39 ° C) дайте ацетаминофен (например, тайленол).
- Другой вариант — продукт с ибупрофеном (например, Адвил). Внимание: избегайте ибупрофена до 6 месяцев и старше.
- Примечание. Температура ниже 102 ° F (39 ° C) важна для борьбы с инфекциями.
- Для всех лихорадок: держите ребенка хорошо гидратированным.
- Избегайте табачного дыма:
- Табачный дым усиливает кашель.
- Возвращение в детский сад:
- Ваш ребенок может вернуться в детский сад после того, как спадет температура.
- Практически невозможно предотвратить распространение кашля и простуды.
- Чего ожидать:
- Вирусный кашель длится от 2 до 3 недель.
- Позвоните своему врачу, если:
- Возникло затрудненное дыхание
- Свистящее дыхание
- Кашель длится более 3 недель
- Вы считаете, что вашего ребенка нужно осматривать
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 30.05.2021
Последняя редакция: 11.03.2021
Copyright 2000-2021 Schmitt Pediatric Guidelines LLC.
Что делать, если ваш ребенок не перестает кашлять
Для родителей несколько вещей труднее услышать, чем звук, когда ваш малыш рубится от сильного кашля. Что еще хуже, трудно лечить симптомы простуды и гриппа, такие как кашель у младенцев, поскольку многие лекарства, отпускаемые без рецепта, запрещены для маленьких детей.
Фактически, Американская академия педиатрии (AAP) не рекомендует использовать отпускаемые без рецепта лекарства от кашля и простуды для детей младше 4 лет из-за риска возникновения опасных побочных эффектов.
К счастью, есть еще кое-что, что вы можете сделать, чтобы ваш ребенок почувствовал себя лучше. Вот все, что вам нужно знать о детском кашле — от того, почему он случается, до того, как вы можете помочь.
Почему ваш ребенок может кашлять
Когда что-то раздражает наши легкие или горло, мы в ответ кашляем.Вот некоторые распространенные причины, по которым ваш ребенок может кашлять:
- Болезнь . Все, от респираторных вирусов, таких как простуда, грипп или круп, до бактериальных инфекций, таких как бронхит и пневмония, может вызвать кашель у младенцев. Обычно это происходит из-за увеличения слизи в горле или легких, а иногда из-за воспаленной или раздраженной ткани бронхов.
- Аллергия . У большинства детей сезонная аллергия не развивается по крайней мере до двух лет, но у вашего ребенка может быть аллергия на что-то еще в их окружении.Типичными виновниками являются перхоть домашних животных, пыль, плесень и другие бытовые аллергены.
- Рефлюкс . Младенцы склонны к гастроэзофагеальной рефлюксной болезни (ГЭРБ), которая может вызывать кашель и рвоту, так как желудочная кислота раздражает горло.
- Коклюш . Также известный как коклюш, более известный как коклюш, является серьезным бактериальным заболеванием, которое может поражать как детей, так и взрослых. Взрослые и дети, контактирующие с вашим ребенком, должны иметь последние вакцины Tdap или DTap.Между тем, ваш ребенок должен получить первую прививку от коклюша в возрасте 2 месяцев.
- Астма . Если ваш ребенок кашляет, пытаясь заснуть ночью, его кашель может быть вызван астмой.
В большинстве случаев вам не нужно спешить к врачу, когда ваш ребенок начинает кашлять. На самом деле, может быть, лучше подождать, чтобы лучше понять, что может вызвать кашель у вашего ребенка.
У вашего ребенка хронический кашель или он возникает только во время сна? Длится ли он несколько дней, приходит с насморком или заложенностью, а затем исчезает? Это происходит только в доме бабушки? Понимание контекста — важный диагностический инструмент для педиатра вашего ребенка, который может помочь собрать некоторые «данные» перед вызовом врача.
Тем не менее, бывают случаи, когда вам определенно не следует ждать, чтобы позвонить своему врачу или обратиться за неотложной помощью при кашле ребенка, например, если ваш ребенок младше 3 месяцев или когда кашель сопровождается высокой температурой или признаками затрудненного дыхания.
Признаки затруднения дыхания
Чтобы следить за дыханием ребенка, снимите с него рубашку и наблюдайте за ним, пока он чувствует себя максимально комфортно, например смотрит телевизор или играет на планшете. Вот что вам следует искать.
- Посчитайте, сколько раз ваш ребенок дышит за 60 секунд.
- Определите, труднее ли дышать вашему ребенку, чем обычно. Снимите рубашку и, пока они спокойны, посмотрите, втягивается ли их кожа в любом из этих мест при вдохе: прямо над ключицей, на шее, прямо между ключицами, между ребрами и на животе. прямо под ребрами.
- Понаблюдайте за ноздрями вашего ребенка, чтобы увидеть, раздуваются ли они, что также является признаком того, что ваш ребенок усерднее работает, чтобы дышать.
- Посмотрите, не могут ли они кормить грудью или взять бутылочку, как обычно, и вместо этого чаще делайте паузы, чтобы остановиться и отдышаться.
Если вы заметите эти признаки у своего ребенка, позвоните своему педиатру и поделитесь подробностями того, что вы замечаете. А если вы чувствуете, что вашему ребенку угрожает непосредственная опасность, без колебаний звоните 9-1-1.
Как расшифровать различные типы кашля
Большинство случаев кашля не являются признаком того, что с вашим ребенком что-то серьезно не в порядке, но, поскольку вы можете слышать несколько разных видов кашля, полезно знать некоторые из наиболее распространенных типов.
- Сухой кашель . Часто из-за астмы или аллергии сухой кашель бывает стойким, но непродуктивным (то есть без выделения слизи).
- Влажный кашель . Этот кашель часто звучит плохо, но обычно возникает из-за разрыва слизи в груди, что является необходимой частью выздоровления от болезней, сопровождающихся обильным застоем.
- Коклюш . Если ваш ребенок сильно кашляет до такой степени, что он не может взять бутылочку или кормящую грудку, или он издает «коклюш», когда вдыхает после этого, это может быть признаком коклюша.Эта бактериальная инфекция особенно опасна для младенцев, которые еще не были вакцинированы против нее, но любого маленького ребенка с коклюшем следует как можно скорее осмотреть врач.
- Лающий кашель . Кашель вашего ребенка похож на лай тюленя? Это частый симптом крупа, вирусного заболевания, которое обычно проходит само по себе, но в тяжелых случаях может потребовать медицинской помощи. И теплый пар, и холодный свежий воздух могут облегчить некоторые симптомы крупа.
- Свистящий кашель . Вы можете заметить хриплый кашель у ребенка, страдающего астмой, аллергией, ГЭРБ или бронхитом.
- Ночной кашель . Распространенные вирусные заболевания, вызывающие образование слизи и постназальных выделений, являются типичной причиной кашля, который возникает только ночью, но при этом кашель также может стать более заметным.
Независимо от того, как звучит кашель вашего ребенка или что, по вашему мнению, может его вызывать, вы никогда не должны игнорировать признаки затрудненного дыхания.Даже если вы на 99% уверены, что ваш ребенок «просто» простудился, эти предупреждающие знаки должны побудить вас немедленно позвонить врачу. Если у вашего ребенка обесцвечивание кожи или губ, вам необходимо позвонить в службу 911, так как он нуждается в немедленной помощи.
Что вы можете сделать
К сожалению, подавляющее большинство обычных лекарств от кашля не считается безопасным для употребления в пищу вашему ребенку. К ним относятся сиропы от кашля, противоотечные средства, пастилки и отхаркивающие средства. Вместо этого попробуйте одно из этих домашних средств.
- Предлагаем жидкости .Если ваш ребенок очень маленький, это будет ограничиваться грудным молоком или смесью, но детям старше 6 месяцев можно давать воду, бульон, фруктовое мороженое или даже фрукты с высоким содержанием воды, такие как арбуз. Кашель часто становится постоянным, когда горло пересыхает, поэтому может помочь гидратация.
- Измените положение ребенка . Если ваш ребенок кашляет из-за слизи или кислотного рефлюкса, лежание может усугубить его. В течение дня позвольте ребенку проводить больше времени в вертикальном положении, поместив его в мягкое сиденье, стульчик для кормления или с вами в переноске, если проблема в слизи.Но не позволяйте ребенку спать в надувном кресле, переноске или качелях и не поднимайте матрас в детской кроватке. Если проблема заключается в кислотном рефлюксе, вы можете попробовать носить ребенка.
Никогда не кладите мягкие предметы, например, клин, внутрь кроватки или под матрас ребенка младше 18 месяцев, так как это может привести к удушью.
- Воспользуйтесь дополнительными лечебными средствами . Осторожно промойте носовые ходы ребенка физиологическим раствором, чтобы удалить раздражители, и, если ребенок достаточно взрослый, дайте ему небольшую ложку меда, чтобы он покрыл его горло.Однако из-за бактерий ботулизма никогда не давайте мед ребенку в возрасте до одного года. Помните, что многие продукты, продаваемые как «полностью натуральные», на самом деле небезопасны для младенцев, и большинство педиатров рекомендуют воздерживаться от травяных или альтернативных лекарств.
- Используйте пар . Поместите увлажнитель с прохладным туманом в комнату ребенка, пока он спит, или посидите с ним в душной ванной комнате, — это может успокоить постоянный кашель, увлажняя дыхательные пути и снимая раздражение.
Если ваш ребенок все еще кашляет
Вы испробовали несколько стратегий, чтобы уменьшить кашель вашего ребенка, но ничего не помогло, важно сначала сосредоточиться на том, что, по вашему мнению, может быть причиной кашля, потому что вам просто может потребоваться больше времени, чтобы вывести его из организма. .
Например, если у вашего ребенка простуда, которая вызвала кашель, он может сохраняться довольно долго после того, как болезнь исчезнет — иногда две или три недели! Если кашель, вызванный болезнью, длится дольше, вам следует обратиться к врачу; они могут предоставить вашему ребенку ингалятор с альбутеролом с маской и спейсером или проверить наличие вторичной инфекции, такой как пневмония.
Если вы не знаете источник, педиатр вашего ребенка должен проверить кашель продолжительностью более 10 дней.Кашель, возникающий без явного заболевания, может указывать на астму, аллергию или проблемы с желудочно-кишечным трактом, которые потребуют лечения у врача.
Когда обращаться к врачу
Есть несколько признаков того, что кашель требует лечения. Вашему ребенку может потребоваться рентген грудной клетки, антибиотик, ингалятор или даже просто тщательное обследование, чтобы исключить другие проблемы.
Позвоните своему врачу, если у вашего ребенка:
- Кашель более 10-14 дней
- Имеет лихорадку более трех дней (дети младше 2 месяцев должны быть немедленно осмотрены при любой температуре выше 100.4)
- Кашель после любой физической нагрузки
- Часто кашляет по ночам
- Постоянный кашель после еды
- Кажется обезвоженным
- Показывает шумное дыхание, такое как хрип, свист или хрип
- Кашель, возраст младше 3 месяцев (новорожденных всегда следует обследовать при первых признаках болезни).
Иногда кашель становится сильным (или является признаком серьезного заболевания или состояния).Если вы заметили у своего ребенка какие-либо из следующих признаков, вам следует немедленно обратиться за неотложной помощью:
- Втягивание кожи (втягивание кожи) в области шеи и груди при дыхании
- Затрудненное дыхание
- Кашель, напоминающий лай или «коклюш»
- Головокружение, чрезмерная сонливость, отказ от еды или питья или проблемы с плачем
- Затруднения при глотании
- Кашель с кровью
- Бледная или синяя кожа или губы
Слово Verywell
Подавляющее большинство детских кашлей вызвано вирусным заболеванием и проходит само по себе, поэтому, скорее всего, вам не нужно беспокоиться (или бежать к врачу).Если вас беспокоит звук кашля вашего ребенка или он продолжается более 10–14 дней, обратитесь к врачу. И, конечно же, любые признаки недомогания, которые появляются вместе с кашлем, требуют неотложной помощи при любых обстоятельствах.
Кашель, который не проходит: обследование и лечение у 2 пациентов
Мужчина 65 лет жалуется на сухой непродуктивный кашель, который он испытывает в течение 10 месяцев. Он описывает это как очень навязчивое, так как ограничивает его эффективность в работе.Он говорит, что кашель усиливается, когда он смеется, поднимается по лестнице или разговаривает более 15 секунд за раз. Он говорит, что у него мягкий постназальный дренаж, но считает, что это не вызывает кашля. Он отрицает изжогу или рефлюкс. Он не кашляет ни во время еды, ни во время питья, ни ночью.
Его история болезни ничем не примечательна. Он никогда не курил. Он не принимает никаких лекарств. Он ежедневно принимает поливитамины. У него нет сведений об аллергии.
Вторая пациентка, 48-летняя женщина, поступила с аналогичной историей непродуктивного кашля в течение 8 месяцев.Она стесняется посещать общественные мероприятия, так как ее кашель часто вызывает недержание мочи. Иногда по ночам она просыпается от кашля.
Ее история болезни примечательна только гипертонией, которая хорошо контролируется гидрохлоротиазидом 25 мг один раз в день. Она не принимает никаких других лекарств и никогда не курила. Она отрицает изжогу и другие симптомы рефлюкса. Она не кашляет во время еды и питья. У нее нет сведений об аллергии.
Жизненно важные показатели у обоих пациентов в пределах нормы, аускультация легких не выявила хрипов, хрипов или хрипов ни у одного из пациентов.
ПЕРВЫЙ ШАГ ОЦЕНКИ
1. Исходя из имеющейся информации, какой следующий шаг является наиболее подходящим для этих пациентов?
Обширный анамнез
Рентгенография грудной клетки
Носовая эндоскопия
Обследование легких
Хотя все вышеперечисленное важно для диагностики хронического кашля, сбор данных Важнейший первый шаг к исключению наиболее частых причин хронического кашля, который следует делать всегда (Таблица 1).В частности, следует выяснить:
Принимает ли пациент ингибитор ангиотензинпревращающего фермента (АПФ)? Эти препараты являются обычным средством лечения гипертонии и, как известно, вызывают стойкий сухой кашель. 1
ТАБЛИЦА 1Причины хронического кашля
Есть ли у пациента профессиональное воздействие аллергенов?
Курит ли пациент?
Есть ли симптомы основного заболевания? Сюда могут входить:
Свистящее дыхание и одышка, свидетельствующие об астме
Изжога и срыгивание, свидетельствующие о гастроэзофагеальной рефлюксной болезни (ГЭРБ)
Выделения из носа и мокрота, указывающие на постназальный дренаж, боль в грудной клетке
- 00 и потеря веса, что может указывать на рак легких. 2
Диагностические тесты
Общие диагностические тесты, такие как рентгенография грудной клетки, носовая эндоскопия, ларингоскопия, спирометрия с бронхолитическим тестированием и измерение оксида азота в выдыхаемом воздухе, также могут использоваться для выявления некоторых менее очевидных причин хронического кашля.
Рентгенография грудной клетки не выявляет наиболее частые причины кашля, но она важна для выявления аспирации инородного тела и заболеваний легких, таких как пневмония, рак легких и туберкулез.
Эндоскопия носа необходима пациентам, которые сообщают о постназальном выделении. Кашель из-за постназального затекания, также известный как синдром кашля верхних дыхательных путей (UACS), является наиболее частой причиной хронического кашля, наблюдаемого в клиниках респираторных заболеваний, составляя от 26% до 87% случаев в США. 2,3 UACS характеризуется ощущением выделений из носа в задней части глотки, что приводит к постоянному желанию прочистить горло. Причины включают аллергический ринит, неаллергический ринит, бактериальный синусит и аллергический грибковый синусит.Неизвестно, насколько часто описание симптомов пациента коррелирует с фактическими подтверждающими данными эндоскопии. Важно отметить, что ГЭРБ может проявляться симптомами со стороны верхних дыхательных путей и имитировать UACS. 3
Ларингоскопия может определить раздражение гортани в результате хронического кашля, признаки рефлюксной болезни и патологии придаточных пазух носа.
Спирометрия может неинвазивно выявить признаки астмы и хронической обструктивной болезни легких, которые могут вызывать хронический кашель.Кашель, вызванный астмой, можно классифицировать как кашлевую астму, единственным симптомом которой является кашель; астма с преобладанием кашля, которая может включать одышку и хрипы; и кашель, который сохраняется, несмотря на терапию кортикостероидами и бета-агонистами. 4,5
Следует отметить, что в то время как непостоянная обструкция воздушного потока обычно выявляется у пациентов с астмой, некоторые пациенты не показывают аномальных результатов спирометрии. 6,7 Следовательно, часто требуются дополнительные легочные тесты, такие как провокация метахолином и измерение фракции выдыхаемого оксида азота (FeNO).
Метахолиновая проба классически используется для оценки гиперреактивности бронхов. Однако было показано, что это плохой диагностический инструмент для хронического кашля и рекомендуется только тогда, когда нет других очевидных причин. 8,9
Измерение FeNO . В рекомендациях Американского торакального общества говорится, что взрослые пациенты с низким содержанием FeNO (<25 частей на миллиард), вероятно, имеют неозинофильное воспаление или отсутствие воспаления дыхательных путей. Напротив, высокое содержание FeNO (> 50 частей на миллиард) означает неконтролируемое или ухудшающееся эозинофильное воспаление дыхательных путей. 10
В исследовании Yi et al, 11 было обнаружено, что пороговое значение 31,5 частей на миллиард или выше имеет чувствительность 54%, специфичность 91,4% и положительную прогностическую ценность 89,3% для кортикостероидов. отзывчивый кашель. Возможные причины у пациентов с высоким содержанием FeNO включают атопическую астму, эозинофильный бронхит и ХОБЛ со смешанным воспалительным фенотипом. 10 В результате пациенты с показателем 31,5 ppb или выше с большей вероятностью получат пользу от пероральных стероидов, переходя на лечение ингаляционными кортикостероидами. 12,13
СЛУЧАИ ПРОДОЛЖЕНИЯ
Оба пациента проходят подробный опрос, рентгенографию грудной клетки, эндоскопию носа и гортани и легочное обследование. У каждого пациента история болезни без особенностей, рентгенограммы грудной клетки четкие. Ни сообщений о каком-либо ощущении дренажа из носа, ни при эндоскопии носа замечательных результатов не наблюдается. При обследовании гортани нет признаков воспаления или патологии.
Хотя оба пациента имеют нормальные результаты спирометрии, у нашей пациентки FeNO составляет 56 частей на миллиард, а у нашего пациента мужского пола — 10 частей на миллиард.В результате нашей пациентке начато лечение ингаляционными кортикостероидами. Когда она возвращается для наблюдения через месяц, она сообщает, что ее кашель почти полностью исчез.
Есть ли у нашего пациента-мужчины ГЭРБ?
При исключении всех других распространенных причин хронического кашля, таких как астма, UACS и заболевания легких, может быть полезно рассматривать ГЭРБ как основную причину хронического кашля нашего пациента мужского пола, даже если у него нет желудочно-кишечных симптомов. Irwin et al. 14 сообщили, что 9 (75%) из 12 пациентов с хроническим кашлем, связанным с ГЭРБ, не имели желудочно-кишечных симптомов.
Однако доказательства, подтверждающие лечение хронического кашля при ГЭРБ, в лучшем случае противоречивы. Кокрановский обзор 19 исследований не нашел достаточных доказательств того, что лечение ГЭРБ было полезным при лечении хронического кашля. 15 Точно так же в рекомендациях Американского колледжа грудных врачей отмечается, что ингибиторы протонной помпы неэффективны при отрицательном результате обследования на ГЭРБ, поэтому они рекомендуют не использовать эти агенты в этой ситуации. Тем не менее, они рекомендуют их при хроническом кашле, вызванном ГЭРБ, и также заявляют, что для лечения сопутствующих состояний могут быть назначены препараты, такие как ингибиторы протонной помпы для лечения ГЭРБ, при условии, что они используются в стабильной дозе. 16
Тем не менее, кашель является обычным явлением при ГЭРБ, мы не можем исключить ГЭРБ, даже если 24-часовой мониторинг дает отрицательные результаты, 17 и ингибиторы протонной помпы представляют низкий уровень риска. Поэтому мы решаем испытать ингибитор протонной помпы для нашего пациента.
Четыре месяца спустя пациент возвращается, явно взволнованный, и заявляет, что ингибитор протонной помпы совсем не помог ему при кашле. На этом этапе мы ставим диагноз необъяснимого хронического кашля, также известного как хронический рефрактерный кашель, как диагноз исключения.
Следует отметить, что, хотя наиболее вероятной причиной является нейрогенный кашель, он не является синонимом необъяснимого хронического кашля.
ЛЕЧЕНИЕ НЕОБЪЯСНЕННОГО ХРОНИЧЕСКОГО КАШЛЯ
2. Какое лечение первой линии для пациента на данный момент?
Нейромодуляторы
Поведенческая терапия для подавления кашля
Верхняя блокада гортанного нерва
Кодеин или другой опиоид
- 13 Ларингеиновые инъекции
- 16 Ларингеиновые препараты часто лечение первой линии при необъяснимом хроническом кашле.Хотя это применение не по прямому назначению, считается, что эти препараты уменьшают повышенную нервную сенсибилизацию, которая лежит в основе многих случаев хронического кашля. 16 В настоящее время есть доказательства того, что амитриптилин, габапентин, прегабалин, трамадол и баклофен могут помочь пациентам с хроническим кашлем. 18,19
Попробуйте другой нейромодулятор
Отрегулируйте дозу габапентина
Попробуйте другой класс лекарств
Запишитесь на клинические испытания будущих методов лечения
- Авторские права © 2020 The Cleveland Clinic Foundation. Все права защищены.
- Заложенность носа или насморк (ринорея)
- Пост назальный капельный (PND)
- Хрипы
- Одышка (SOB)
- Частое очищение горла
- Больное горло
- Охриплость
- Осложнения хронического кашля
- Астма : Кашель — частый симптом астмы, особенно после инфекции верхних дыхательных путей или воздействия триггеров или раздражителей.
- Кашель-вариантная астма : При этом конкретном типе астмы кашель является основным симптомом.
- Постназальный капель : Слизь из носовых пазух или носовых ходов стекает по задней стенке глотки, вызывая кашлевой рефлекс.
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) : это заболевание заставляет желудочную кислоту возвращаться в пищевод и горло. Раздражение может привести к хроническому кашлю, и на самом деле кашель может усугубить состояние.
- Инфекции : Иногда кашель может длиться долгое время после появления других симптомов инфекции верхних дыхательных путей, простуды или гриппа.
- Хронический бронхит : Хроническое воспаление бронхов, которое может сопровождаться кашлем, хрипом или одышкой.
- Бронхиолит : Обычно вызывается вирусными инфекциями, такими как респираторно-синцитиальный вирус (RSV)
- Аспирация инородного тела : Обычно наблюдается только у маленьких детей
- Хронический бронхит инфекционное заболевание
- Муковисцидоз
- Ларингофарингеальный рефлюкс или тихий рефлюкс
- Бронхоэктазия
- Доброкачественный моторный тик
- Привычный кашель, развивающийся после приступа острого кашля.
- Раздражитель дыхательных путей, например, пассивное курение
- Продолжительность кашля
- Интенсивность кашля
- Характер и звук кашля
- События, приводящие к кашлю
- Вещи, которые ухудшают или улучшают кашель
- Здоровье перед кашлем
- Факторы и воздействия окружающей среды
- Визуальный тест: Рентгеновские снимки и компьютерная томография могут использоваться для выявления пневмонии, некоторых заболеваний легких или инфекций носовых пазух.
- Тесты функции легких (PFT): Обычный тест функции легких, такой как спирометрия, используется для диагностики астмы и оценки функции легких.
- Лабораторный тест: Иногда проводится для выявления бактерий в слизи при кашле.
- Бронхоскопия — это эндоскопический метод визуализации внутренней части дыхательных путей путем введения оптоволоконного эндоскопа с камерой. Этот метод визуализации внутренней части дыхательных путей предназначен для диагностических и терапевтических целей.
- Лекарства
- Некоторые из распространенных лекарств, которые могут использоваться для лечения и контроля хронического кашля, включают:
- Антигистаминные препараты для лечения аллергии
- Противоотечные средства для лечения постназального подтекания
- Антибиотики для лечения инфекций
- Блокаторы кислоты для лечения рефлюкса
- Лекарства, поддерживающие астму
- Если ребенку меньше трех месяцев или он родился преждевременно
- Когда ребенок изо всех сил пытается дышать комфортно
- Когда ребенок не может отдышаться во время приступов кашля
- Кашляет так сильно, что возникает повторная рвота
- Когда кашель длится более двух недель
В рандомизированном исследовании 62 пациентов, получавших габапентин или плацебо, Райан и др. 20 обнаружили, что группа габапентина продемонстрировала значительно улучшенное качество жизни, специфичное для кашля, по сравнению с группой плацебо (количество, необходимое для лечения 3). .58; P = 0,004). С другой стороны, 10 (31%) из 32 пациентов, получавших габапентин, испытали побочные эффекты по сравнению с 3 (10%) из 30 в группе плацебо. Наиболее частыми побочными эффектами были тошнота и боль в животе, головокружение, усталость, сухость во рту и спутанность сознания.
Таким образом, габапентин является эффективным и хорошо переносимым препаратом при хроническом кашле, и несколько проспективных серий случаев и когортных исследований подтверждают его эффективность. 21,22
Аналогичным образом эффективность амитриптилина была оценена в одном рандомизированном клиническом исследовании 23 у 28 пациентов, рандомизированных для приема амитриптилина или кодеина-гвайфенезина.Одиннадцать (73%) из 15 пациентов в группе амитриптилина достигли полного ответа по сравнению с ни одним из пациентов в группе кодеин-гвайфенезин, что указывает на то, что амитриптилин также может быть эффективным средством лечения хронического кашля.
Наконец, одно рандомизированное перекрестное исследование баклофена у 2 пациентов, 24 пилотная серия случаев трамадола, 25 и ретроспективное когортное исследование прегабалина 26 продемонстрировали эффективность этих лекарств.
В результате нейромодуляторы в настоящее время считаются эффективным средством лечения необъяснимого хронического кашля и должны быть одним из первых соображений для этого пациента, учитывая отсутствие у него пользы от многопрофильного обследования. 21 Основным ограничением этого подхода к лечению является то, что мы не можем предсказать, что пациент перед нами ответит на какое-либо конкретное лекарство при любой заданной дозе или частоте.
Также показана поведенческая терапия.
Также показана консультация логопеда, имеющего опыт терапии для подавления поведенческого кашля. Поведенческая терапия обычно проводится одновременно с медикаментозным лечением, хотя пациенты могут реагировать на то или другое, или на оба в разной степени.
Поведенческая терапия подавления кашля является хорошим вариантом для пациентов с необъяснимым хроническим кашлем и рекомендована действующими руководящими принципами. 16 Предполагается, что поведенческая терапия, проводимая речевым патологом, эффективно снижает чувствительность к кашлю, улучшает произвольный контроль над кашлем и снижает напряжение мышц гортани. Дополнительно может присутствовать элемент ответа на плацебо. Поведенческое вмешательство по подавлению кашля включает обучение, стратегии борьбы с кашлем, обучение вокальной гигиене и психообразовательное консультирование. 27
Единое рандомизированное контролируемое исследование 28 с участием 87 пациентов с хроническим кашлем показало, что у тех, кто получал вмешательство по речевой патологии, наблюдалось большее снижение показателей кашля, дыхания, голоса и симптомов верхних дыхательных путей по сравнению с группой плацебо ( P <0,001 для всех баллов). В общей сложности 88% участников в группе лечения достигли успешных результатов по сравнению с 14% в группе плацебо ( P <0,001).
Поведенческая терапия подавления кашля, проводимая логопедом, будет подходящим и, вероятно, эффективным вмешательством для нашего пациента.
Блокада верхнего гортанного нерва
Гиперчувствительность верхнего гортанного нерва считается возможной причиной нейрогенного кашля, также известного как синдром гиперчувствительности при кашле. 29 Кашель может быть вызван действиями, стимулирующими верхний гортанный нерв, такими как разговор, смех и глотание, а также воздействием сильных запахов.
Блокада верхнего гортанного нерва — это развивающееся лечение в стационаре, но неизвестно, сколько инъекций необходимо для подавления кашля. 30 Это хороший вариант для пациентов, у которых развивается ослабленный ответ на терапию нейромодуляторами или которые не переносят побочные эффекты этого класса препаратов.
В ретроспективном исследовании 30 из 18 пациентов, получавших чрескожную блокаду внутренней ветви верхнего гортанного нерва, баллы индекса тяжести кашля после этого значительно снизились, и 15 из 18 пациентов сообщили об улучшении кашля. Срок получения пособия составляет от 2 до 3 месяцев; однако неизвестно, окончательно ли пациенты «излечиваются» после серии инъекций или им требуется длительное длительное лечение.Больше данных обеспечит большую ясность. Насколько нам известно, слепых рандомизированных исследований для оценки эффективности этого лечения не проводилось.
Блокада верхнего гортанного нерва может быть эффективным и недорогим методом лечения нейрогенного кашля с низким уровнем риска. Однако, поскольку в настоящее время существует меньше доказательств для этого лечения по сравнению с другими методами лечения, такими как нейромодуляторы или поведенческая терапия подавления кашля, проводимая логопедом, мы не решаемся проводить это, прежде чем пробовать другие методы лечения.
Инъекции ботулинического токсина
Ботулинический токсин типа А — еще одно средство, которое, как считается, снижает гиперчувствительность и гиперактивность гортани. 31
Серия случаев у 4 пациентов, получавших инъекцию ботулинического токсина, показала, что все пациенты испытали значительное облегчение кашля после этого, и что медианы 7 инъекций было достаточно для достижения полного разрешения. 31 В исследовании с участием 22 пациентов 32 11 (50%) сообщили об улучшении тяжести кашля или симптомов более чем на 50% после первой инъекции.Побочных эффектов у пациентов не наблюдалось.
Небольшие исследования показывают, что инъекция ботулотоксина имеет эффективность, аналогичную эффективности блокады верхнего гортанного нерва, но с нежелательными эффектами в виде слабого голоса и легкой дисфагии. Однако большинство исследований носили наблюдательный характер, что ограничивало качество доказательств. Отбор пациентов и отдаленные результаты требуют дальнейшего изучения.
Опиоиды
Морфин и кодеин давно используются в качестве средств подавления кашля центрального действия.Точно так же трамадол оказался успешным при хроническом кашле и требует дальнейших исследований. В единственной опубликованной проспективной серии случаев все 16 пациентов сообщили об улучшении симптомов кашля, а проверенные инструменты оценки показали значительное улучшение тяжести кашля. 28 Однако эти лекарства имеют серьезные побочные эффекты, такие как запор и сонливость, а также риск зависимости. 33
Yancy et al, 34 в систематическом обзоре и метаанализе, сравнивающем опиоиды и плацебо, обнаружили, что стандартизованная средняя разница степени тяжести кашля с опиоидами составляла 0.55 (95% доверительный интервал [ДИ] 0,38–0,72; P <0,0001), а разница в частоте составила 0,57 (95% ДИ 0,36–0,91; P = 0,026), что указывает на средний размер эффекта. Однако, несмотря на то, что было проведено больше исследований опиоидов как средств подавления кашля, чем других перечисленных вариантов, Янси и др. Отметили, что исследования, как правило, низкого качества и могут не быть точными показателями эффективности. 34
СЛУЧАЙ ПРОДОЛЖЕНИЯ
После обсуждения вариантов лечения с пациентом мы решаем начать испытание габапентина.Этот препарат обычно начинают с дозы 300 мг перед сном, а затем добавляют дозу каждые 5-7 дней до максимальной дозы 300 мг 3 раза в день.
Этому пациенту не назначается логопед, так как он живет далеко от ближайшего центра и не желает тратить необходимое время.
При контрольном осмотре через 1 месяц он заявил, что удовлетворен, так как его кашель значительно уменьшился.
ЕСЛИ ГАБАПЕНТИН НЕ РАБОТАЕТ
3. Во время этого визита пациент спрашивает, что еще можно было бы сделать, если бы его проба габапентина не сработала.
Некоторые исследования могут показать, что это может быть необходимо многократно корректировать дозу или тип нейромодулятора для достижения максимального эффекта; перед переключением на другой нейромодулятор следует попытаться выполнить корректировку и титрование.Но если после нескольких недель приема габапентина по 300 мг 3 раза в день клинического ответа не наблюдается, дальнейшее повышение дозы вряд ли поможет.
Опять же, трудно предсказать, кто отреагирует на какой нейромодулятор и при какой дозе. Кроме того, у значительного числа пациентов развивается тахифилаксия, то есть снижение реакции на ранее эффективное лечение. Недавний ретроспективный обзор амитриптилина у пациентов с идиопатическим кашлем показал, что для многих пациентов необходимо титровать или возобновить прием препарата для контроля кашля. 35 Более того, ретроспективный обзор показал, что частота тахифилаксии у пациентов, получавших нейромодуляторы, составляет 35%. 36 Увеличение дозы нейромодулятора может помочь этим пациентам, но врач должен периодически взвешивать возможные преимущества. 16 Текущие руководства рекомендуют врачам оценивать риски и преимущества лечения габапентином и вносить соответствующие коррективы каждые 6 месяцев. 16
Максимальный терапевтический ответ часто достигается через 1–3 месяца, и пациенты, проходящие последующие испытания различных нейромодуляторов, показывают эффективность менее 33%. 36 Однако это не означает, что пробовать дополнительные нейромодуляторы бесполезно: 40% пациентов, которые в конечном итоге добиваются успеха, делают это после первого испытания нейромодулятора. Важно отметить, что для успешного лечения у некоторых пациентов может потребоваться до 5 испытаний; поэтому не следует исключать назначения другого нейромодулятора. 36
Если пациент не реагирует на нейромодуляторы или хочет использовать другие варианты, может быть полезно порекомендовать попробовать опиоиды, поведенческую терапию подавления кашля, инъекции ботулотоксина гортани или блокаду верхнего гортанного нерва.Хлорфенирамин, антигистамин первого поколения, проникающий через гематоэнцефалический барьер, также может иметь положительные эффекты. Все эти методы лечения имеют доказательства, подтверждающие их использование, и их нельзя исключать, пока не будут предприняты более радикальные меры.
Экспериментальные методы лечения
Исследования в области новых методов лечения рефрактерного хронического кашля направлены на блокирование кашля, возникающего при различной этиологии, при одновременном сведении к минимуму побочных эффектов.
Недавно класс антагонистов рецептора P2X3 показал многообещающие результаты в достижении этой цели.Рецепторы P2X3 представляют собой ионные каналы, расположенные на волокнах блуждающего нерва, иннервирующих дыхательные пути; Считается, что блокирование этих рецепторов в значительной степени подавляет нейрогенные стимулы кашля. Антагонисты рецептора P2X3 перешли из доклинических исследований в фазу клинических испытаний 2b.
В последнем клиническом исследовании фазы 2b 37 у 253 пациентов было обнаружено, что ингибитор рецептора P2X3 значительно снижает частоту кашля в течение 24 часов с предполагаемым изменением частоты кашля во время бодрствования на –37% (95% ДИ –53 .От 3% до 14,9%; P = 0,003). Однако наиболее частый побочный эффект, нарушение вкуса, наблюдался у 81% пациентов при максимальной дозе ингибитора рецептора P2X3. 37
В будущих испытаниях необходимо будет изучить фармакологические изменения и изменения дозировки, чтобы минимизировать эти побочные эффекты. Поскольку эти испытания продолжают продвигаться вперед, есть надежда на новые, более эффективные методы лечения пациентов с хроническим кашлем, подобных нашему.
ЗАКЛЮЧЕНИЕ СЛУЧАЯ
При контрольном визите через 6 месяцев наш пациент-мужчина сообщил, что его кашель полностью исчез.Затем он начинает постепенно сокращать прием лекарств, и через 18 месяцев после начала приема габапентина он возвращается без кашля и успешно прекращает прием лекарств.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Необъяснимый хронический кашель (также известный как хронический рефрактерный кашель) является обычным явлением, ложится тяжелым бременем на здоровье и может отрицательно сказаться на качестве жизни.
Хотя точная причина хронического рефрактерного кашля неизвестна, существуют варианты лечения, основанные на доказательствах.
Тщательный и полный анамнез может помочь выявить основную проблему у большого количества пациентов.
К наиболее частым причинам хронического кашля относятся астма (и другие заболевания легких), UACS и ГЭРБ. Перед установлением диагноза необъяснимого хронического кашля необходимо пройти тестирование на эти основные состояния.
Нейромодуляторы доказали свою эффективность при лечении необъяснимого хронического кашля и должны быть терапией первой линии. Поведенческая терапия подавления кашля, проводимая логопедом, также показывает эффективность и должна предлагаться либо в сочетании с другими методами лечения, либо отдельно.
Клинический ответ на нейромодуляторы и терапию подавления кашля варьируется в широких пределах. Для достижения желаемого эффекта может потребоваться корректировка дозы или типа нейромодулятора.
Многочисленные альтернативные методы лечения показали многообещающие результаты в лечении необъяснимого хронического кашля. Необходимы дополнительные исследования для разработки идеального лечения.
Хронический кашель — Детские пульмонологи
Хронический кашель у детей определяется как кашель, который продолжается более четырех недель.Периодический кашель — это нормальная биологическая реакция на предотвращение инфекции путем удаления выделений или посторонних веществ из легких.
Признаки и симптомы хронического кашля у детей
Хронический кашель может раздражать, но он также может сказаться на организме, особенно у детей.Постоянный кашель может привести к нарушению сна или невозможности засыпать, головной боли, головокружению и, в тяжелых случаях, к рвоте, головокружению или переломам ребер. Если кашель сохраняется в течение 4 недель, вашему ребенку важно обратиться к врачу, чтобы установить причину его возникновения.
Распространенные причины хронического кашля
Когда кашель не проходит или длится дольше, чем обычно, обычно есть одна или несколько основных причин. Определение точной причины может иметь важное значение для эффективного лечения.Подавляющее большинство случаев хронического кашля вызваны астмой, постназальным выделением или рефлюксом или комбинацией этих трех факторов.
Другие причины хронического кашля
Менее распространенные причины хронического кашля:
Диагностика хронического кашля у детей
Когда лечение наиболее распространенных причин хронического кашля не помогает улучшить симптомы, проводится дальнейшее обследование.Доктор Шохет, доктор Ли и их команда будут использовать подробную историю болезни и анализ симптомов, чтобы определить, какой тест провести. Некоторые вещи, которые будут оцениваться, включают:
Тест на астму
Цель тестирования — определить первопричину хронического кашля и хрипов у вашего ребенка.Наиболее распространенными тестами для детей с хроническим кашлем являются рентгеновские снимки и спирометрические тесты, но можно заказать любую комбинацию следующих тестов.
Лечение хронического кашля у детей
Определение причины может повлиять на тип лечения и его эффективность. Медикаменты, как правило, являются наиболее эффективным способом лечения хронического кашля, но также поможет ряд вещей, которые вы можете делать дома.
Когда обращаться к врачу по поводу хронического кашля вашего ребенка
Узнайте больше о том, когда следует обратиться к детскому пульмонологу, доктору.Питер Шохет и доктор Хау Ли, специализирующиеся на заболеваниях легких у детей.




 Г. Храмцова. Длительный субфебрилитет в детском возрасте: современные аспекты диагностического поиска. / Е.Г. Храмцова, Н.Н. Муравьева // Педиатр, том IV, №2, 2013, с. 97-105.
Г. Храмцова. Длительный субфебрилитет в детском возрасте: современные аспекты диагностического поиска. / Е.Г. Храмцова, Н.Н. Муравьева // Педиатр, том IV, №2, 2013, с. 97-105. У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.