Как одержать победу над гипертонусом?
Гипертонус — это нарушение тонуса мышц тела, связанное с их перенапряжением. С таким диагнозом рождается очень много малышей. Долгое время ребенок находился в позе эмбриона: кулачки на уровне груди, руки согнуты, ножки подогнуты, головка запрокинута немного назад. То есть все мышцы находились в напряженном состоянии. Для новорожденного ребенка такая поза является характерной.
Напряжение обычно исчезает после того, как ребенок начинает активно двигаться. Обычно это происходит в три-три с половиной месяца, у некоторых к полугоду. Но есть дети, у которых напряжение никуда не исчезает. Врачи называют это отклонение гипертонусом. Назвать болезнью это нельзя, но это острый сигнал того, что у малыша есть проблемы и ему требуется помощь.
Диагностика гипертонуса у ребенка до года
Данными проблемами занимается врач-невролог. Уже на первом осмотре, который проводится в месячном возрасте, врач обратит внимание на напряженность мышц.
Признаки гипертонуса родители могут увидеть и сами, для этого достаточно провести некоторые манипуляции и обратить внимание на поведение малыша.
Ребенок часто плачет без причины, при этом у него дрожит подбородок, синеют ногти и губы.
Головка ребенка слегка запрокинута назад, пальчики собраны в кулачки, большой пальчик находится внутри кулачка.
Приподнимите ребенка, как будто хотите его поставить. Здоровый ребенок будет опираться на всю стопу, при сильной патологии перекрещивать ножки, при гипертонусе будет касаться поверхности стола только пальчиками.
Малыш вздрагивает при каждом шорохе, плохо спит.
Если вы заметили все эти признаки, покажите ребенка неврологу. Он даст рекомендации, которые нужно будет выполнять.
Причина возникновения гипертонуса
К развитию гипертонуса новорожденных приводят нарушения, возникшие еще во время беременности. Это может быть гипоксия плода, возникшая при постоянном дефиците кислорода, повышенный тонус матки, повторяющиеся во время беременности простудные заболевания или обострения хронических болезней. Сильный токсикоз во время первого триместра также может стать причиной гипертонуса мышц малыша.
Массаж при гипертонусе
Для лечения назначается курс массажа, который включает обычно от 10 до 15 сеансов. Повторять такой курс нужно раз в месяц до полного выздоровления малыша. После массажа у ребенка повышается двигательная активность. Профессиональный массаж доверьте специалистам, но дома вы тоже можете делать несложные массажные движения, чтобы помочь малышу. Главное, делать все нежно и аккуратно.
- Начинайте с ладошек. Поглаживайте кисти, каждый пальчик.
 От ладошек поднимайтесь вверх к плечам. Суставы и локтевые ямки обходите.
От ладошек поднимайтесь вверх к плечам. Суставы и локтевые ямки обходите. - Поглаживайте ножки. Сначала стопы, потом голени и бедра. Не нужно затрагивать внутренние поверхности бедер, коленные ямки и суставы паховую область.
- Взяв стопу малыша в свою ладонь, аккуратно сгибайте и разгибайте ножку в коленном суставе. Можно делать по 10 упражнений с каждой ножкой.
- Поглаживайте стопу ребенка, рисуя пальцем на ней восьмерку. В конце помассируйте пяточку, слегка надавливая на нее.
- Пальчики ног массируйте каждый в отдельности. Погладьте стопу от пятки к пальчикам, подгибая их к тыльной стороне.
Не допустимы похлопывания, резкие движения и глубокое надавливание, все движения должны быть очень нежными.
Гимнастика при гипертонусе
Выполняя упражнения с ребенком, вы будете стимулировать определенные рефлексы и двигательную активность малыша.
- Уложите ребенка на бочок и гладьте его по спинке вдоль позвоночника от ягодиц к шее.
 Гладьте аккуратно, слегка касаясь кожи. Малыш будет выгибаться от таких прикосновений, что очень полезно.
Гладьте аккуратно, слегка касаясь кожи. Малыш будет выгибаться от таких прикосновений, что очень полезно. - Слегка нажимайте на стопу под пальцами, чтобы ребенок в ответ сгинал пальчики и стопу. Проведите по наружной поверхности стопы, чтобы малыш разогнул ее.
Травяные ванночки и плавание при гипертонусе
Вода является идеальным веществом для расслабления мышц. Уже в месяц ребенка можно начать купать в большой ванне. С помощью специального детского круга для новорожденных можно учить его плавать на животе и на спине. Когда ребенок подрастет можно начать посещать с ним бассейн.
Очень полезны травяные ванночки. Для этого можно использовать специальные травяные сборы, предназначенные для купания малышей, или отвар таких трав, как шалфей, пустырник, лист брусники, корень валерианы. Хороши хвойные ванны. Ванночки должны быть теплыми, их можно чередовать, устраивая однодневные перерывы.
Нарушения мышечного тонуса у новорожденных
Нарушения мышечного тонуса у новорожденных – обширная группа двигательных расстройств, проявляющихся с момента рождения и характеризующихся изменением степени напряженности мышц. Встречается повышенный и сниженный мышечный тонус, а также дистония, представляющая собой чередование гипертонуса и гипотонуса. Двигательные расстройства проявляются либо чрезмерной мышечной напряженностью, либо неадекватной расслабленностью. Оба варианта сопровождаются трудностями, связанными с питанием малыша, плохим сном, беспокойством и др. Патология диагностируется клинически, на основании данных лабораторного и рентгенологического обследования. Тактика лечения определяется основным заболеванием, может включать в себя консервативные (дегидратационную терапию, антибиотикотерапию, прием миорелаксантов) и оперативные лечебные мероприятия.
Встречается повышенный и сниженный мышечный тонус, а также дистония, представляющая собой чередование гипертонуса и гипотонуса. Двигательные расстройства проявляются либо чрезмерной мышечной напряженностью, либо неадекватной расслабленностью. Оба варианта сопровождаются трудностями, связанными с питанием малыша, плохим сном, беспокойством и др. Патология диагностируется клинически, на основании данных лабораторного и рентгенологического обследования. Тактика лечения определяется основным заболеванием, может включать в себя консервативные (дегидратационную терапию, антибиотикотерапию, прием миорелаксантов) и оперативные лечебные мероприятия.
Общие сведения
Нарушения мышечного тонуса у новорожденных представляют собой синдром, сопутствующий многим заболеваниям, в том числе врожденным и наследственным. Двигательные расстройства, проявляющиеся с момента рождения, могут сохраняться в течение дальнейшей жизни, становиться причиной задержки умственного и физического развития, что, в свою очередь, способствует росту детской инвалидности. Именно поэтому так важна своевременная диагностика нарушения мышечного тонуса у новорожденных и лечение основной нозологии. При этом еще более значимую роль играет профилактика подобных расстройств, поскольку правильное внутриутробное развитие плода в значительной степени зависит от особенностей организма матери и условий ее жизни.
Именно поэтому так важна своевременная диагностика нарушения мышечного тонуса у новорожденных и лечение основной нозологии. При этом еще более значимую роль играет профилактика подобных расстройств, поскольку правильное внутриутробное развитие плода в значительной степени зависит от особенностей организма матери и условий ее жизни.
Нарушения мышечного тонуса у новорожденных
Причины
Двигательные нарушения у новорожденных всегда связаны с дисфункцией на уровне центральной нервной системы (головной и спинной мозг), либо на уровне периферических нервов, идущих непосредственно к мышцам. Как правило, имеет место повреждение клеток головного мозга внутриутробно или в родах. Природа такого повреждения может быть травматической, гипоксической или инфекционной. В результате повреждения часть нейронов погибает или начинает функционировать неправильно. Кроме того, многие травмы приводят к повышению внутричерепного давления, вследствие чего часто наблюдается гипертонус.
Также встречаются наследственные и врожденные неврологические заболевания, в клинике которых имеют место не только нарушения мышечного тонуса у новорожденных, но и другие проявления. Возможны аномалии развития нервной системы, которые формируются, в том числе, и под воздействием тератогенных факторов во время беременности, например, при курении или употреблении алкоголя. Определенную роль играют имеющиеся у матери хронические заболевания, в частности сахарный диабет. В педиатрии одним из наиболее серьезных диагнозов, в клинике которого всегда присутствуют нарушения мышечного тонуса у новорожденных, является детский церебральный паралич.
Симптомы
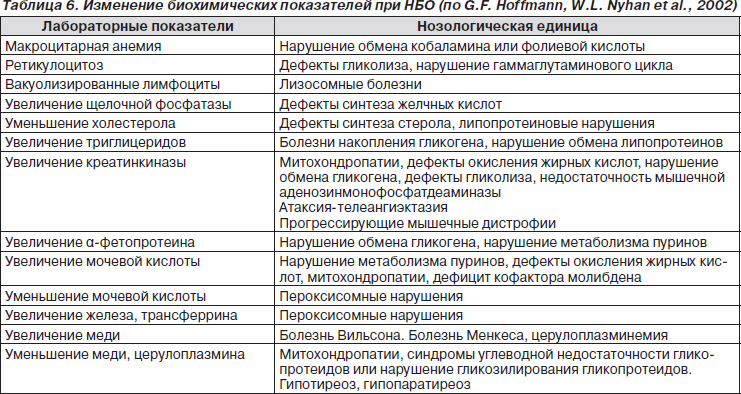
Признаки двигательной дисфункции различаются в зависимости от типа нарушения мышечного тонуса. Повышенный тонус проявляется общей напряженностью ребенка, что часто может обнаружить мама малыша. Ручки пациента сжаты в кулачки, ножки поджаты к туловищу. Попытки развести ручки и ножки в стороны вызывают беспокойство и плач.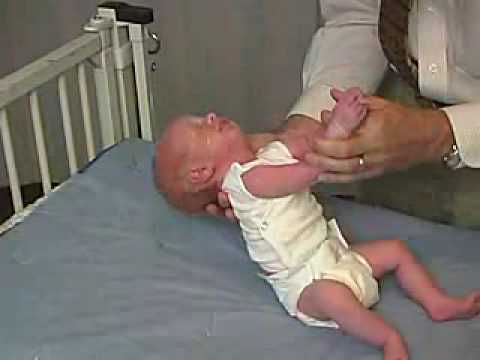 Такие дети обычно плохо спят и плохо сосут грудь, часто срыгивают. Характерно положение во время сна с запрокинутой головой. В случае асимметричного гипертонуса (мышечной дистонии) напряжение мышц наблюдается только с одной стороны или локально, в конкретной области тела.
Такие дети обычно плохо спят и плохо сосут грудь, часто срыгивают. Характерно положение во время сна с запрокинутой головой. В случае асимметричного гипертонуса (мышечной дистонии) напряжение мышц наблюдается только с одной стороны или локально, в конкретной области тела.
Синдром мышечной гипотонии проявляется мышечной слабостью. Степень слабости может различаться от незначительной до выраженной. Ребенок выглядит вялым и мало двигается. Ножки расслаблены, возможно их чрезмерно широкое разведение без какого-либо беспокойства со стороны пациента. Характерна поза лягушки, когда ножки ребенка разведены и согнуты в коленях, а стопы прижаты друг к другу. При выраженной мышечной гипотонии слабость распространяется также на мускулатуру лица и жизненно важных органов, что может проявляться нарушениями дыхания, сосания и глотания. Гипотонус новорожденных в пассивном положении иногда сменяется резким повышением мышечного тонуса при движениях. В этом случае говорят о мышечной дистонии.
Диагностика
Первичный осмотр педиатра дает возможность выявить признаки нарушения мышечного тонуса у новорожденных. Осмотр невролога в плановом порядке осуществляется в роддоме, специалист ставит первичный диагноз на основании клинических проявлений. Обязательно проведение рентгенографии черепа ребенку и МРТ головного мозга, что часто позволяет обнаружить кровоизлияния, опухоли, аномалии развития, которые могут являться причиной нарушения мышечного тонуса у новорожденных. При необходимости назначают генетическое картирование, поскольку причиной развития синдрома часто становятся генетические заболевания.
ЭЭГ выполняется для исключения очага патологической электрической активности в головном мозге. Анализы крови и мочи, в том числе развернутые, позволяют обнаружить различные изменения воспалительного и инфекционного характера, а также заподозрить врожденные метаболические расстройства.
С этой же целью осуществляется сбор семейного анамнеза. Примерами метаболических нарушений служат болезнь Вильсона-Коновалова, болезнь Ниманна-Пика, гомоцистинурия, синдром Ретта, лейциноз и многие другие заболевания. Нарушения мышечного тонуса у новорожденных всегда являются частью общей картины конкретной нозологии, поэтому первоочередной задачей специалистов становится постановка основного диагноза, который и определяет тактику лечения.
Примерами метаболических нарушений служат болезнь Вильсона-Коновалова, болезнь Ниманна-Пика, гомоцистинурия, синдром Ретта, лейциноз и многие другие заболевания. Нарушения мышечного тонуса у новорожденных всегда являются частью общей картины конкретной нозологии, поэтому первоочередной задачей специалистов становится постановка основного диагноза, который и определяет тактику лечения.
Лечение нарушений мышечного тонуса у новорожденных
Терапия синдрома определяется основным диагнозом. При инфекционных заболеваниях требуется назначение антибиотиков и противовирусных препаратов. Показана дегидратационная терапия с целью нормализации внутричерепного давления. После подтверждения диагноза той или иной болезни обмена проводится специфическая терапия. Во всех случаях обязательной частью лечения являются нейропротекторы. Для устранения гипертонуса используются миорелаксанты. Наряду с симптоматическим действием препараты этой группы позволяют уточнить прогноз, поскольку в случае тяжелых нарушений мышечного тонуса у новорожденных лекарственные средства становятся неэффективными.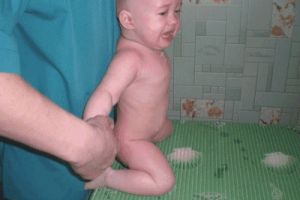 При обнаружении аномалий нервной системы, опухолей и других органических патологий показано оперативное лечение.
При обнаружении аномалий нервной системы, опухолей и других органических патологий показано оперативное лечение.
Прогноз и профилактика
Профилактика возможна только до рождения ребенка. Риск развития двигательных нарушений у новорожденного снижается при отказе от вредных привычек, своевременной диагностике и лечении соматических заболеваний матери, УЗИ-диагностике плода, а также планировании беременности при известном высоком риске наследственной патологии. Значительная часть заболеваний, в клинике которых присутствуют нарушения мышечного тонуса у новорожденных, имеют хроническое течение и неизбежно оказывают влияние на физическое и нервно-психическое развитие ребенка, снижая дальнейшее качество жизни пациента, поэтому прогноз остается сомнительным.
Синдром мышечной дистонии у детей первого года жизни
Cиндром мышечной дистонии является одним из самых частых диагнозов, которые ставят неврологи, а так же педиатры в нашей стране.
Давайте сначала разберемся, что такое мышечный тонус и каковы могут быть причины его повышения?
Итак, под мышечным тонусом понимают сопротивление мышцы, возникающее при ее пассивном растяжении во время движения в суставе. В регуляции тонуса мышц принимает участие ряд структур спинного и головного мозга. Для формирования патологического тонуса мышц, особенно повышенного (“гипертонуса”), необходима веская причина, связанная с поражением, нарушением структуры головного и/или спинного мозга. Например, такими причинами могут быть тяжелая гипоксия в родах (оценка по шкале Апгар
Разберем несколько наиболее часто встречающихся клинических ситуаций, когда заключение “Синдром мышечной дистонии” звучит страшно, но является лишь случаем гипердиагностики.
У детей от рождения до 3-3,5 месяцев в норме повышен тонус мышц, которые сгибают конечности. Это проявляется своеобразной позой, когда у ребенка преимущественно ноги и руки находятся в согнутом положении.
Подобные проявления являются нормой и не требуют лечения и массажа.
Опора ребенка на мыски стоп и/или вытягивание мысков при вертикализации в возрасте 5-7 месяцев как изолированный симптом встречается в рамках нормы. Это связано с этапами становления двигательной функции и не является признаком патологии, особенно столь серьезной, как детский церебральный паралич (ДЦП).
Термин «дистония» обозначает нарушение механизма взаиморегуляции тонуса различных мышц между собой. Когда эта взаимосогласованная регуляция нарушается, именно это и называют дистонией. Дело в том, что на первом году жизни, особенно в 1-е месяцы, дети в норме очень дистоничны, так как становление взаимодействия и регуляции тонуса различных групп мышц будут происходить до 2-х лет, и наиболее активно в первые 14 месяцев. Мы нередко можем видеть определенную односторонность: движения конечностями одной половины тела могут быть более активными, тонус немного выше. Это характерно для детей до 6-ти месяцев.

В данной статье мы отразили наиболее распространенные клинические ситуации. Конечно, все не так однозначно. Поэтому при подозрении на нарушения в развитии ребенка необходимо проконсультироваться у квалифицированного детского невролога.
Мышечный тонус у грудничка: норма и патология
9 месяцев
Грудничок Здоровье
Слыша от педиатра или невролога не очень понятные диагнозы «гипертонус» или «гипотония», родители грудничка обычно очень тревожатся. Что представляют собой эти состояния и насколько опасны нарушения мышечного тонуса у малыша?
Что представляют собой эти состояния и насколько опасны нарушения мышечного тонуса у малыша?
Елена Ефремова
Врач-педиатр, г. Нижний Новгород
Мышечный тонус есть у всех людей – это напряжение мышц, которое необходимо для поддержания позы тела и обеспечения его движений. Даже во сне наши мышцы полностью не расслабляются, находясь в минимальном напряжении. Этот сложный процесс находится под контролем головного мозга; он доведен до такого автоматизма, что для поддержания мышечного тонуса мы не прикладываем никаких усилий.
Тонус – не просто основа движений, но и показатель состояния нервной системы, общего состояния младенца. Он отражает степень страдания ребенка внутриутробно и во время родов, по нему можно косвенно судить о степени кислородного голодания или травматичности родов. Тонус обеспечивает правильную позу тела, положение и работу внутренних органов. Нарушенный мышечный тонус – свидетельство неблагополучия в организме и признак многих заболеваний, причем не только нервной системы.
На первом году жизни ребенка педиатр оценивает мышечный тонус крохи ежемесячно, невролог и ортопед делают это в 1, 3, 6 и 12 месяцев, а при наличии проблем – чаще.
В поликлинике состояние тонуса оценивают специалисты: педиатр, невролог, ортопед. Осматривая малыша, врач обращает внимание на активный и пассивный мышечный тонус. Об активном тонусе он судит, наблюдая, как и в какой позе малыш лежит на пеленальном столике или животом на ладони и какие движения он при этом совершает, какие двигательные навыки приобрел к своему возрасту. Пассивный тонус врач проверяет, последовательно сгибая и разгибая ручки и ножки младенца в суставах, ощупывая их, оценивая и сравнивая сопротивление, которое оказывают мышцы. Активность рефлексов малыша тоже зависит от мышечного тонуса.
Мышечный гипертонус
Малыш, у которого с рождения повышен тонус, чрезмерно напряжен и зажат. Часто родители отмечают у младенца беспричинное беспокойство и плач, плохой сон, дрожание подбородка. Такой ребенок не расслабляется даже во сне, его ручки согнуты и плотно прижаты к груди, ножки подтянуты к животу, кулачки плотно сжаты, приходится приложить усилие, чтобы разжать их. Отмечается выраженное сопротивление во время сгибания-разгибания конечностей в суставах. При повторном разведении ножек в стороны угол разведения меньше 90°, и сопротивление разведению не уменьшается, а иногда даже усиливается.
В естественном напряжении
До рождения малыш находится в ограниченном пространстве матки, его ручки и ножки компактно прижаты к телу, головка наклонена вперед (это так называемая поза эмбриона), и у крохи почти нет возможности активно двигаться. Все его мышцы находятся в состоянии напряжения. Поэтому большинство мышц новорожденного к рождению пребывают в состоянии физиологического гипертонуса, который на самом деле является естественной сгибательной позой.
При исследовании рефлекса опоры малыш встает не на полную стопу, а на цыпочки, поджимает пальчики, рефлекс сохраняется дольше 1,5 месяцев. При потягивании за руки он совершенно не разгибает рук, полностью поднимаясь за ними всем телом. В положении животом на ладони лицом вниз ребенок удерживает голову на одной линии с телом. Такие дети практически с рождения могут удерживать головку в вертикальном положении. Мышечный тонус может быть повышен симметрично (во всех группах мышц, только в руках или ногах) или несимметрично – на одной стороне тела. При повышении тонуса мышц-сгибателей дольше положенного срока малыш сохраняет сгибательную позу «эмбриона». Опасность гипертонуса заключается в снижении темпов двигательного развития малыша. Если своевременно не начать лечение, то такой ребенок позднее сядет, поползет, пойдет, при движении будет быстро утомляться, а во время ходьбы – с трудом перераспределять центр тяжести. Нарушается и общее состояние: из-за чрезмерного напряжения мышц такие дети излишне возбуждены, плохо спят, часто срыгивают. В более старшем возрасте нарушается мелкая моторика кистей.
За состоянием мышечного тонуса наблюдают в динамике и сопоставляют с другими признаками нарушения развития ребенка.Мышечный скелет. О нарушениях мышечного тонуса у грудничков и их корректировке
Первые движения крохи происходят благодаря мышечно-суставному чувству, при помощи которого ребенок еще задолго до появления на свет определяет свое место в пространстве. На первом году жизни мышечно-суставное чувство дает ребенку мощный стимул для развития. Именно благодаря ему кроха учится совершать сознательные движения (поднимать голову, тянуться за игрушкой, переворачиваться, садиться, вставать и т.д.). И основной характеристикой мышечного скелета новорожденных является тонус.
Тонус бывает разный
Вместе с детским врачом-невропатологом Князевой Инной Викторовной постараемся разобраться, что же такое мышечный тонус и что считать нормой. Даже во сне наши мышцы не расслабляются полностью и сохраняют напряжение. Это минимальное напряжение, которое сохраняется в состоянии расслабленности и покоя, и называют мышечным тонусом. Чем ребенок младше, тем выше тонус — это связано с тем, что сначала окружающее пространство ограничивается маткой, и ребенку нет необходимости совершать целенаправленные действия. В позе эмбриона (с плотно прижатыми к туловищу конечностями и подбородком) мускулатура плода находится в сильном напряжении, иначе ребенок просто не поместился бы в матке. После рождения (в течение первых шести-восьми месяцев) мышечный тонус постепенно ослабевает. В идеале тонус мышц у двухгодовалого малыша должен быть приблизительно таким же, как у взрослого человека. Но практически у всех современных младенцев наблюдаются проблемы с тонусом. Плохая экология, осложнения в период беременности, стрессы и ряд других неблагоприятных факторов провоцируют нарушение тонуса у новорожденных. Существует несколько наиболее распространенных нарушений мышечного тонуса.
Повышенный тонус (гипертонус).
Ребенок кажется напряженным и зажатым. Даже во сне малыш не расслабляется: его ножки согнуты в коленях и подтянуты к животу, ручки скрещены на груди, а кулачки стиснуты (часто в форме «фиги»). При гипертонусе ребенок с рождения хорошо держит голову из-за сильного тонуса затылочных мышц (но это не есть хорошо).Пониженный тонус (гипотонус).
При пониженном тонусе ребенок обычно вялый, мало двигает ножками и ручками и долго не может держать голову. Иногда ножки и ручки ребенка разгибаются в коленных и локтевых суставах более чем на 180 градусов. Если вы выложите ребенка на живот, то он не сгибает руки под грудью, а разводит их в стороны. Ребенок выглядит обмякшим и распластанным.Асимметрия мышечного тонуса.
При асимметрии на одной половине тела тонус выше, чем на другой. В этом случае голова и таз ребенка повернуты в сторону напряженных мышц, а туловище изгибается дугой. Когда ребенка выкладывают на живот, он заваливается всегда в один бок (где усилен тонус). Кроме того, асимметрию легко обнаружить по неравномерному распределению ягодичных и бедренных складок.Неравномерный тонус (дистония).
При дистонии сочетаются признаки гипер- и гипотонуса. В этом случае у ребенка одни мышцы чересчур расслабленны, а другие чересчур напряжены.
Диагностика мышечного тонуса
Обычно сразу после родов врач на основании визуальных диагностических тестов выявляет нарушения тонуса и двигательной активности новорожденного. Кроме того, у всех грудничков присутствуют так называемые «остаточные» (позотонические) рефлексы, по которым также можно определить нарушения мышечного тонуса. В принципе вы и сами можете проверить, как у ребенка обстоят дела с тонусом. Вот несколько основных тестов, которые позволяют определить отклонения в развитии мышечного тонуса и позотонических рефлексов новорожденного.
Разведение бедер.
Положите ребенка на спину и осторожно попробуйте разогнуть ножки и раздвинуть их в разные стороны. Но не применяйте силу и следите, чтобы ребенку не было больно. В норме вы должны ощущать умеренное сопротивление. Если ноги у новорожденного без сопротивления полностью разгибаются и легко разводятся в разные стороны — это свидетельство пониженного тонуса. Если сопротивление слишком сильно и при этом ноги ребенка перекрещиваются — это признак гипертонуса.Присаживание за руки.
Положите ребенка на спину на твердую ровную поверхность (например, на пеленальный столик), возьмите за запястья и плавно потяните на себя, как бы усаживая его. В норме вы должны ощущать умеренное сопротивление к разгибанию рук в локтях. Если ручки ребенка разогнулись без сопротивления, а в положении сидя живот сильно выпячен вперед, спина округлена, а голова отклонена назад или опущена вниз — это признаки пониженного тонуса. Если вам не удается отвести руки ребенка от груди и разогнуть их — это, наоборот, свидетельствует о гипертонусе.Шаговый рефлекс и рефлекс опоры.
Возьмите малыша вертикально под мышки, поставьте его на пеленальный столик и слегка наклоните вперед, вынуждая его сделать шаг. В норме ребенок должен стоять, опираясь на полную стопу с расправленными пальцами на ногах. А при наклоне вперед ребенок имитирует ходьбу и не перекрещивает ноги. Этот рефлекс постепенно угасает и к 1,5 месяцам практически исчезает. Если у ребенка старше 1,5 месяцев этот рефлекс сохраняется — это свидетельство гипертонуса. Также на повышенный тонус указывают поджатые пальцы на ногах, перекрещивание ног при ходьбе или опора лишь на передние отделы стопы. Если вместо того, чтобы стоять, новорожденный приседает, делает шаг на сильно согнутых ногах или вообще отказывается ходить — это признаки пониженного тонуса.Симметричный рефлекс.
Положите ребенка на спину, просуньте ладонь ему под затылок и осторожно наклоните голову малыша к груди. Он должен согнуть руки и разогнуть ноги.Асимметричный рефлекс.
Положите ребенка на спину и медленно без усилия поверните его голову к левому плечу. Ребенок примет так называемую позу фехтовальщика: вытянет вперед руку, разогнет ногу слева и согнет правую ногу. Затем поверните лицо ребенка в правую сторону, и он должен повторить эту позу только в противоположную сторону: вытянет вперед правую руку, разогнет правую ногу и согнет левую.Тонический рефлекс.
Положите ребенка на спину на твердую поверхность — в таком положении у новорожденного повышается тонус разгибателей, он старается распрямить конечности и как будто раскрывается. Потом переверните ребенка на живот и он «закроется», подтянет под себя согнутые ручки и ножки (на животе усиливается тонус сгибателей).
В норме симметричный, асимметричный и тонический рефлексы выражены умерено и постепенно исчезают к 2-2,5 месяцам. Если у новорожденного отсутствуют эти рефлексы или слишком слабо выражены — это свидетельствует о пониженном тонусе, а если к трем месяцам эти рефлексы сохраняются — это признак гипертонуса.Рефлексы Моро и Бабинского.
Внимательно понаблюдайте за ребенком. При перевозбуждении он должен разбрасывать ручки в стороны (рефлекс Моро), а при раздражении (щекотании) подошв ребенок рефлекторно начинает разгибать пальцы на ногах. В норме рефлексы Моро и Бабинского должны проходить к концу 4-ого месяца.
Если мышечный тонус и связанные с ним рефлексы не претерпевают соответствующих возрасту малыша изменений — это весьма опасный сигнал. Не стоит надеяться на пресловутое «авось» и ждать, что проблемы с мышечным тонусом пройдут сами по себе. Нарушение тонуса и развития рефлексов часто приводит к задержке двигательного развития. А при сильном отклонении от нормы речь идет о возможном формировании заболеваний нервной системы, начиная от судорог и заканчивая детским церебральным параличом (ДЦП). К счастью, если врач диагностирует нарушение тонуса при рождении (или в первые три месяца), угрозу развития тяжелых заболеваний можно предотвратить при помощи массажа, ведь на первом году жизни нервная система обладает огромным восстановительным потенциалом.
Массаж при повышенном и пониженном тонусе у грудничка
Лучше всего начинать массаж, когда малышу исполнилось два месяца. Но прежде необходимо показать ребенка трем специалистам: педиатру, ортопеду и невропатологу, которые ставят диагноз и дают рекомендации. Если ребенку требуется медикаментозное лечение, то оно обычно «подгоняется» под массаж. Правильно и своевременно сделанный курс массажа помогает скорректировать многие ортопедические нарушения (косолапость, неправильно вывернутые стопы, и т.д.), нормализовать мышечный тонус и устранить «остаточные» рефлексы. При серьезных отклонениях от нормы массаж должен делать профессионал. А вот слегка подкорректировать тонус можно и в домашних условиях.
Делать массаж лучше днем, не менее чем через час после кормления. Предварительно следует проветрить комнату и позаботиться, чтобы температура была не ниже 22 градусов, ребенку должно быть не жарко не холодно. Руки необходимо вымыть теплой водой, насухо вытереть (чтобы они были теплые). Не стоит обмазывать все тело ребенка массажным маслом или кремом, достаточно нанести небольшое количество крема себе на руки. Для массажа можно использовать специальное масло или обычный детский крем. Делая массаж, ласково разговаривайте с ребенком и следите за его реакцией. При появлении первых признаков утомления (плач, хныканье, недовольные гримасы) следует прекратить занятия.
При массаже все движения делаются от периферии к центру, начиная с конечностей: от кисти к плечу, от стопы к паху. На первых занятиях каждое упражнение повторяется только по одному разу. Первое время весь комплекс массажа будет занимать не более 5 минут. Постепенно увеличивайте число повторений и время до 15-20 минут.
Для устранения гипертонуса и остаточных рефлексов, проявляющихся в чрезмерной активности ребенка, проводится так называемый щадящий массаж — он расслабляет и успокаивает. Начинайте массаж с поглаживания рук, ног, спины тыльной и ладонной поверхностью нескольких сомкнутых пальцев. Можно чередовать плоскостное (поверхностью пальцев) и обхватывающее (всей кистью) поглаживание. После поглаживания делается растирание кожи круговыми движениями. Положите ребенка на живот, а свою ладонь положите вдоль спины малыша. Не отрывая руки от спины малыша, штриховыми движениями нежно перемещайте его кожу вверх, вниз, вправо и влево, как будто вы рукой просеиваете песок через сито. Затем положите ребенка на спину, возьмите его за кисть и легко потрясите ее, придерживая ребенка за предплечье. Таким образом, несколько раз помассируйте обе руки и ноги. Теперь можно переходить к покачиванию. Обхватите ребенка за мышцы руки (чуть повыше запястья) и нежно, но быстро покачивайте и потряхивайте руки из стороны в сторону. Ваши движения должны быть быстрыми и ритмичными, но не резкими. Проделайте то же самое с ногами, ухватив ребенка за мышцы голени. Заканчивать массаж нужно так же, как и начинали — плавным поглаживанием.
При пониженном тонусе, наоборот, проводится стимулирующий массаж, который активизирует ребенка. Стимулирующий массаж включает в себя большое количество «рубящих» движений. После традиционных поглаживаний ребром ладони легонько пройдитесь по ножкам, ручкам и спине малыша. Потом положите ребенка на живот и перекатывайте костяшки пальцев по его спине, попке, ногам и рукам. Затем переверните ребенка на спину и покатайте костяшками по его животу, рукам и ногам.
Помимо массажа для нормализации мышечного тонуса помогает лечебная физкультура, например, упражнения на большом надувном мяче. Положите ребенка животом на мяч, ноги должны быть согнуты (как у лягушки) и прижаты к поверхности мяча. Пусть папа, например, удерживает ножки ребенка в таком положении, а вы возьмите малыша за ручки и тяните его на себя. Потом возвращаете малыша в исходное положение. Теперь возьмите малыша за голени и тяните их на себя, до тех пор, пока лицо ребенка не окажется в верхней точке мяча или ноги не коснутся пола. Плавно возвратите малыша в первоначальное положение. Затем наклоняйте ребенка вперед (от себя), чтобы он ладошками достал до пола (только следите, чтобы кроха не стукнулся лбом о пол). Повторите это упражнение по несколько раз вперед и назад.
При асимметричном тонусе следует делать расслабляющий массаж с усилием на ту сторону, в которой тонус ниже. Кроме того, хорошим эффектом обладает следующее упражнение на надувном мяче: положите ребенка на надувной мяч тем боком, в который он выгибается. Плавно покачивайте мяч вдоль оси детского тела. Ежедневно повторяйте это упражнение по 10-15 раз.
Даже если у ребенка мышечный тонус в норме — это не повод отказываться от профилактического массажа. Профилактический массаж включает в себя как расслабляющие, так и активизирующие движения. Используются такие приемы массажа, как поглаживание (ими начинается и заканчивается массаж), растирание, разминание с более сильным нажимом. Круговыми движениями (по часовой стрелке) помассируйте живот для профилактики колик и запоров. Погладьте большим пальцем подошвы малыша и легко похлопайте по ним. Затем всей ладонью, лучше обеими руками, погладьте грудь ребенка от середины к бокам, и далее — по межреберным промежуткам. С трех месяцев массаж полезно сочетать с гимнастикой. Основная цель профилактического массажа — подготовить ребенка к ходьбе. С двух месяцев до года здоровый ребенок должен пройти не менее 4 курсов массажа (по 15-20 сеансов каждый). Когда ребенок начинает ходить, интенсивность массажа снижается до двух раз в год. Желательно проходить курсы массажа весной и осенью, чтобы улучшить состояние иммунной системы, обычно ослабленной в это время года.
Эта статья нам очень помогла.Когда мой ребенок в 2 месяца первый раз попал на проф. обследование к неврологу, то к этому времени уже был изрядно измучен предыдущими обследованиями педиатра и хирурга , да и еще подходило время кормления. Потому неудивительно, что когда мы вошли с ним в кабинет врача, то он был сжатым комком нервов. Как следует осмотреть такого ребенка, которого уже все достало и он недовольно орал, не в силах никакой врач, тем более невролог. В итоге ребенку, при таком состоянии, поставили диагноз: гиперестезия кожи , гипертонус мышц конечностей и выписали лекарства. Вооружась сведениями об этих болезнях и сравнивая их с повседневным поведением своего малыша, я никак не могла согласиться с диагнозом невролога. Даже рефлексы, которые применяются для установления тонуса (ими пользуются неврологи, но мы их нашли в вашей статье и сами использовали ) не давали подтверждения такого диагноза. Никакое предписанное лечение мы не производили, тем более, что выписанные врачом лекарства применяются при лечении тяжелых болезней , а дождались трьохмесячного возраста ребенка и отправились с визитом к опытному неврологу. Главное и ребенка подготовили : он был сытым и наслаждался ауканием. Как мы и ожидали, врач никаких отклонений в развитии не нашел. Поэтому, отправляясь к неврологу , надо найти подходящее время именно для ребенка, чтобы его состояние не давало повода к ошибочным диагнозам.
2004-06-18, ЛесяСтатья действительно интересная.
НО…
Последнй абзац наводит на некоторые мысли.
Оказывается даже здоровому ребенку требуется минимум 4 курса массажа в год по 15-20 сеансов. У нас в городе один сеанс стоит 200-250 р. Теперь считаем. 15*200*4=12000
или по максимуму 20*250*4=20000
т.е. 400-700 у.е. в год. Не хило да?
Но дело даже не в этом, а в том что в статье говорится о необходимости делать массаж, а вот как он делается — очень поверхностно (может я ошибаюсь и этих знаний достаточно?).
«При появлении первых признаков утомления (плач, хныканье, недовольные гримасы) следует прекратить занятия.» А как делают профессионалы, о которых упоминается в статье? У них что ребенок весь сеанс лежит спокойно?
Такое чувство что последний абзац вставили с целью рекламы определенных услуг сомнительной необходимости.
Спасибо, статья хорошая, согласно с высказыванием Леси. Перед приемом у невропатолога, приведите малыша в нормальное состояние. Мы крепко спали — спящую раздели, доктор осматривает — детеныш мягкий, как котенок, рефлексы слабые,ручки раскинули, дрыхнем…в результате — диагноз «Дифузионный гипотонус » Хотя не стану отрицать, тонус все же понижен, но так как напугался врач, лучше никому не видеть, потом напугалась я, и детенышу не есть хорошо.На втором приеме все устаканилось — гипотонус есть, но не сильный. Делаем массаж (250 за сеанс,x 20 раз, у ребенка цены нет), едим Кавентон (Вимпоцетин) для улучшения мозгового кровообращения.Все восстанавливаемо, мамы, не переживайте.
2005-08-10, ЮлияДобрый день, очень полезная статья, спасибо большое. Нашей Настеньке сегодня 4 мес. У нас ассиметричный тонус, сейчас уже исправляется при помощи массажа. Участковый нервапотолог в 3 мес. прописал Кавинтон,необходимо ли его принимать, что это за препарат, или может лучше проконсультировать ребенка еще у одного специалиста?
2003-09-19, ЮлияДа я с вами согласна, профессионалы делают массаж так,что ребенок явно все время не будет лежать спокойно.А у нас в городе сеанс стоит 500р, с учетом того, что зарплаты в некоторых семьях составляют 10000р, а то и меньше. Далеко не каждый родитель сможет себе позволить. А в общем статья мне понравилась.
2011-10-10, Надежда012статья очень поучительная.Теперь я могу сама делать массаж дома,но уменя есть вопрос,моей дочке только месец ,у нее гипертонус и педиатр нам праписал массаж.Но во время массажа ребёнок громко плачет и массаж длится около 15 минут.Правильноли это?
2008-12-25, мохирухКирилл, скорее всего у ребенка повышенное внутричерепное давление. + если он много срыгивает,+ если есть беспричинный плач, + если поверхностный сон… В общем, сходите к невропатологу на всякий случай.
2008-12-21, ЕленаВсего 11 отзывов Прочитать все отзывы.
Нарушение мышечного тонуса у детей. Лечение в Сочи
Нарушения мышечного тонуса у детейКак проявляются нарушения?Чаще всего эти нарушения выявляются у новорожденных и грудных детей. Может наблюдаться как понижение, так и повышение мышечного тонуса.
Если тонус понижен, родители замечают что ребенок вялый, он позже начинает держать головку, переворачиваться, садиться, ходить. При этом нарушении малыш выглядит необычайно гибким из-за перераскрытия суставов.
Если тонус повышен возникает впечатление, что ребенок «стоит на цыпочках», когда его держат вертикально. Его ручки обычно согнуты в локтях, ладони постоянно сжаты в кулачки, ноги скрещены. В этом случае моторное развитие также замедляется.
В чем причина нарушений?Нарушения мышечного тонуса обычно возникают в результате гипоксии (кислородного голодания) во время внутриутробного периода развития и родов.
Важно разобраться, какие именно структуры и функции нервной системы пострадали. Для этого невролог после осмотра назначает необходимую диагностику.
Диагностика:• АСВП
• НСГ (при повышении мышечного тонуса необходимо проводить это исследование несколько раз, так как есть риск пропустить изменения состояния желудочков мозга, особенно в возрасте 6-7 месяцев. )
• ЭЭГ
• УЗДГ
В течение первого года жизни малыш очень интенсивно развивается. Нарушения мышечного тонуса тормозят формирование не только движений, но умственного и речевого развития ребенка. Поэтому необходимо начать лечение как можно раньше, пока нарушения еще не стали необратимыми.
Невролог составит индивидуальную программу реабилитации для вашего ребенка. В нее могут войти следующие методики:
• медикаментозное лечение
• классический массаж — 5 -6 курсов в течение первого года жизни
• лечебная физкультура
• мануальная терапия
• кинезиологическое тейпирование
• ТКМП, ТВМП.
Диспраксия у детей: что это такое
Все дети в ходе своего роста и развития проходят через стадию неуклюжести. Если жалобы на трудности координации и нарушения мелкой моторики сохраняются после 7 лет, необходимо выяснить, нет ли у этого ребенка диспраксии.
Диспраксия (синдром «неуклюжего ребенка», координационная неловкость, трудности двигательных реакций) — это такое расстройство двигательной системы, когда ребенок с трудом координирует свои действия во время выполнения сложных и целенаправленных движений, но при этом у него нет ни параличей, ни нарушений мышечного тонуса.
От 6 до 20% детей страдают диспраксией. По результатам последних исследований нарушение развития двигательных функций выявляется примерно у 50% детей, имеющих последствия гипоксически-ишемического повреждения головного мозга во время перинатального периода.
До 10% англичан обнаруживают у себя симптомы диспраксии, причем мужчины страдают в 4 раза чаще женщин. Английский актер Дэниель Редклифф в 2008 году признался, что страдает этим нарушением, но болезнь протекает у него в легкой форме, и самая большая трудность для него — это завязать шнурки.
Причины возникновения диспраксии
Причины возникновения диспраксии окончательно неизвестны, но последние нейрофизиологические исследования указывают на то, что болезнь может вызываться недостаточным развитием или незрелостью нейронов головного мозга, а не их повреждением. Особую роль в развитии данного заболевания играет гипоксически-ишемическое повреждение головного мозга в перинатальном периоде.
Нарушение праксиса (способности к выполнению целенаправленных движений) может быть диагностировано только после седьмого года жизни, когда её можно отличить от расстройств координации и двигательных нарушений.
Диагноз «диспраксия» может быть поставлен только врачом-педиатром или детским неврологом, психоневрологом.
Проявления синдрома «неуклюжего ребенка»:
- Задержки физического развития.
- Ребенок медленно учится одеваться и самостоятельно есть.
- Ребенок неаккуратен во время приема пищи, плохо пользуется ножом или вилкой
- Неловкости в выполнении любых целенаправленных действий
- Ребенок не может или плохо прыгает, плохо катается на велосипеде, часто падает на ровном месте и спотыкается при ходьбе.
- Ребенок плохо играет в мяч.
- Имеются трудности в письме и рисовании.
- Различные психоэмоциональные и поведенческие комплексы.
- Нестабильная и вялая осанка.
Дети с таким диагнозом испытывают определенные трудности в социальных отношениях, часто сверстники отказываются контактировать с ними. «Неумелому» ребенку не легко соответствовать здоровым детям в повседневной жизни. Такие дети характеризуются повышенной утомляемостью, ведь энергетические затраты на выполнение обычных ежедневных задач у них значительно выше, чем у здоровых сверстников.
Лечение диспраксии
Лечение диспраксии должно быть комплексным. В зависимости от вида и степени тяжести заболевания, в лечении должны принимать участие неврологи, психологи и логопеды.
Советы родителям:
- Поощрять ребенка и помогать ему в приобретении специальных навыков.
- Хвалить ребенка за любые попытки выполнить действие, не обращая внимание на результат.
- Обязательно соблюдать режим дня.
- Ставить перед ребенком ясные и понятные цели.
- Лучше начинать с тех действий, которые нравятся самому ребенку.
- Быть терпеливым к своему ребенку.
Игры для развития координационных возможностей у детей с диспраксией:
«На ощупь».
(развивает мелкую моторику рук, осязание, тактильную чувствительность).
В непрозрачный мешок из ткани складывают до 10 небольших предметов, предварительно показав их ребенку: ручку, пробку от бутылки, блокнотик, пульт и др. Ребенок на ощупь определяет предметы, находящиеся в мешке.
«Замок».
(развивает моторику мелких мышц кисти, устную связную речь, память и воображение).
Во время проговаривания текста: «На двери висит замок.
Кто открыть его бы смог?
Потянули, покрутили,
Постучали и открыли!»,
происходят ритмичные быстрые соединения пальцев рук в замок, затем ручки тянуться в разные стороны, кисти рук со сцепленными пальцами двигаются от себя — к себе, основания ладоней постукивают друг о друга, пальцы расцепляются, ладони разводятся в стороны. Повторяется несколько раз.
«Чья лошадка быстрее».
(развивает координацию и быстроту движений крупных и мелких мышечных групп, формирует правильную осанку, тренирует внимание, улучшает зрение и слух, координирует движения туловища и конечностей).
Необходимы палочки длиной 20 см, шнурки или куски веревки, игрушечные лошадки или любые другие игрушки.
Дети сидят на стульях и держат в руках палочки, к которым за шнурки привязаны игрушечные лошадки (или другие игрушки) на расстоянии 15-20 шагов. По сигналу, дети начинают наматывать шнурок на палочку, приближая к себе игрушку.
«Поймай мяч».
(развивает внимание, память, приобретаются навыки игры в мяч).
Игроки становятся по кругу. Водящий в центре подкидывает мяч вверх и называет имя игрока. Названный игрок должен поймать мяч. Если мяч не пойман, игрок меняется местом с водящим. Побеждает тот, кто меньше всех был водящим.
Диагноз «диспраксия» может быть поставлен только врачом-педиатром или детским неврологом, психоневрологом. Запишитесь на прием по телефону единого контакт-центра в Москве +7 (495) 775 75 66, воспользуйтесь сервисом онлайн-записи к врачу или обратитесь в регистратуру клиники.
Гипотония — Причины — NHS
Гипотония (снижение мышечного тонуса) — это скорее симптом, чем состояние. Это может быть вызвано рядом основных проблем, которые могут быть неврологическими или неневрологическими.
Неврологические состояния — это состояния, поражающие нервы и нервную систему. Гипотония чаще всего связана с неврологическим контролем мышечного тонуса.
Нормальное функционирование мышц зависит от сигналов двигательных нервов. Эти сигналы могут быть нарушены на уровне головного и спинного мозга (центральная гипотония) или в результате повреждения нервов между спинным мозгом и мышцами (периферическая гипотония).
Неврологические состояния
Неврологические состояния, которые влияют на центральную нервную систему и могут вызывать центральную гипотонию, включают:
- церебральный паралич — неврологические проблемы при рождении, которые влияют на движения и координацию ребенка
- травмы головного и спинного мозга — включая кровотечение в головной мозг
- серьезные инфекции — такие как менингит (инфекция внешней оболочки мозга) и энцефалит (инфекция самого мозга)
Неврологические состояния, которые влияют на периферическую нервную систему и могут вызывать периферическую гипотонию:
- мышечная дистрофия — группа генетических состояний, которые постепенно вызывают ослабление мышц, что приводит к увеличению, но изменчивому уровню инвалидности
- myasthenia gravis — состояние, вызывающее слабость и повышенную утомляемость а не гипотония у взрослых; дети, рожденные от матерей с миастенией гравис, также могут быть затронуты, и в этом случае обычно будут иметь гипотонию
- спинальная мышечная атрофия — генетическое заболевание, вызывающее мышечную слабость и прогрессирующую потерю подвижности
- Болезнь Шарко-Мари-Тута — наследственное заболевание, которое влияет на вещество под названием миелин, которое покрывает нервы и помогает передавать сообщения в мозг и из него
Неневрологические проблемы
Неневрологические проблемы, которые могут вызывать гипотонию у новорожденных и маленьких детей, включают:
- Синдром Дауна — генетическое заболевание, присутствующее при рождении, которое влияет на нормальное физическое развитие человека и вызывает трудности в обучении
- Синдром Прадера-Вилли — редкий генетический синдром, вызывающий широкий спектр симптомов, включая постоянный голод, ограниченный трудности роста и обучения
- Болезнь Тея-Сакса — редкое d обычно фатальное генетическое заболевание, вызывающее прогрессирующее поражение нервной системы
- врожденный гипотиреоз — когда ребенок рождается с недостаточной активностью щитовидной железы; в Великобритании дети проходят скрининг и раннее лечение
- Синдром Марфана и Синдром Элерса-Данлоса — наследственные синдромы, которые влияют на соединительные ткани, которые обеспечивают структуру и поддержку других тканей и органов
- Нарушения соединительной ткани — соединительная ткань, такая как коллаген, обеспечивает ткани тела силой и поддержкой и содержится в связках и хрящах
- , рожденных преждевременно (до 37 недели беременности) — недоношенные дети иногда имеют гипотонию, потому что их мышцы не полностью развита к моменту рождения
Гипотония в более позднем возрасте
Гипотония иногда может возникать у детей старшего возраста и взрослых, хотя это встречается реже.
Это может быть вызвано некоторыми из проблем, упомянутых выше, но другие возможные причины включают:
- рассеянный склероз — где миелин, покрывающий нервные волокна, повреждается, препятствуя их способности передавать электрические сигналы от головного мозга и спинного мозга. шнур к остальной части тела
- Болезнь двигательных нейронов — редкое заболевание, которое постепенно повреждает двигательные нервы и приводит к истощению мышц
Слабость и проблемы с подвижностью и равновесием также распространены при этих состояниях.
Последняя проверка страницы: 7 сентября 2021 г.
Срок следующей проверки: 7 сентября 2024 г.
мышечная слабость (гипотония) | Бостонская детская больница
Что такое гипотония?
Гипотония означает снижение мышечного тонуса. Это может быть состояние само по себе, называемое доброкачественной врожденной гипотонией, или может быть признаком другой проблемы, связанной с прогрессирующей потерей мышечного тонуса, например, мышечной дистрофии или церебрального паралича.Обычно это обнаруживается в младенчестве.
- Младенец с гипотонией проявляет ощущение гибкости или «тряпичной куклы», когда его держат.
- Младенцы могут отставать в достижении определенных этапов развития мелкой и крупной моторики, которые позволяют ребенку держать голову вверх, когда кладут на живот, балансируют или принимают сидячее положение и остаются в сидячем положении, не падая.
- Существует тенденция к вывихам бедра, челюсти и шеи.
- У некоторых детей с гипотонией могут быть проблемы с кормлением, если они не могут сосать или жевать в течение длительного времени.
- У ребенка с гипотонией также могут быть проблемы с речью или поверхностное дыхание.
Что вызывает мышечную слабость?
Гипотония может быть вызвана множеством состояний, включая те, которые затрагивают центральную нервную систему, мышечные расстройства и генетические нарушения. Некоторые общие причины могут включать, но не ограничиваются:
Каковы симптомы мышечной слабости?
Ниже перечислены общие симптомы, связанные с гипотонией.Каждый ребенок может испытывать симптомы по-разному. Симптомы различаются в зависимости от основной причины проблемы.
- снижение мышечного тонуса; мышцы кажутся мягкими и рыхлыми
- Способность разгибать конечность сверх нормы
- проблемы с кормлением (неспособность сосать или жевать в течение длительного времени)
- поверхностное дыхание
- рот приоткрыт с высунутым языком (недоактивный рвотный рефлекс)
Некоторые гипотонии не прогрессируют и имеют неизвестное происхождение. Это состояние известно как доброкачественная врожденная гипотония.
- Функция центральной нервной системы и интеллект у детей в норме.
- Дети с доброкачественной врожденной гипотонией могут не испытывать задержки в развитии.
- Некоторые дети приобретают крупную моторику (сидение, ходьба, бег, прыжки) медленнее, чем большинство.
Признаки и симптомы гипотонии напоминают симптомы других состояний. Всегда консультируйтесь с врачом для постановки диагноза.
Как Бостонская детская больница приближается к мышечной слабости
Слабость мышц вашего ребенка может быть вызвана несколькими различными заболеваниями, и лечение нельзя начинать, не выяснив настоящую причину.В Boston Children’s врачи предлагают несколько тестов для диагностики причины слабости вашего ребенка. После того, как диагноз поставлен, под рукой будет несколько программ лечения, включая программы физиотерапии, которые помогут вашему ребенку жить нормальной жизнью.
Распознавание и лечение задержки моторики и мышечной слабости у детей
1. Тавил Р.Н., Венанс С.Л. Нервно-мышечные расстройства. Чичестер, Западный Сассекс, United Kindgdom; Вили-Блэквелл; 2011 ….
2. Ciafaloni E, Fox DJ, Пандья С, и другие. Поздняя диагностика мышечной дистрофии Дюшенна: данные Сети наблюдения, отслеживания и исследований мышечной дистрофии (MD STARnet). Дж. Педиатр . 2009. 155 (3): 380–385.
3. Мохамед К., Appleton R, Николаидес П. Поздняя диагностика мышечной дистрофии Дюшенна. Eur J Paediatr Neurol . 2000. 4 (5): 219–223.
4.Розенберг С.А., Чжан Д, Робинзон СС. Распространенность задержек в развитии и участие в услугах раннего вмешательства для детей младшего возраста. Педиатрия . 2008; 121 (6): e1503 – e1509.
5. Число детей (в миллионах) в возрасте от 0 до 17 лет в Соединенных Штатах по возрасту, 1950–2013 годы и прогнозируемое количество на 2014–2050 годы. ChildStats.gov. http://www.childstats.gov/americaschildren/tables/pop1.asp. По состоянию на 27 августа 2014 г.
6. Boyle CA, Decouflé P, Годгин-Аллсопп М.Распространенность и влияние на здоровье нарушений развития у детей в США. Педиатрия . 1994. 93 (3): 399–403.
7. Сеть наблюдения за аутизмом и нарушениями развития, 2008 год. Ведущие исследователи, Центры по контролю и профилактике заболеваний. Распространенность расстройств аутистического спектра — Сеть мониторинга аутизма и нарушений развития, 14 сайтов, США, 2008 г. MMWR Surveil Summ . 2012; 61 (3): 1–19.
8.Центры по контролю и профилактике заболеваний. Данные и статистика по церебральному параличу: распространенность и характеристики. http://www.cdc.gov/NCBDDD/cp/data.html. По состоянию на 14 ноября 2012 г.
9. Emery AE. Частота наследственных нервно-мышечных заболеваний среди населения — мировой обзор. Нервно-мышечное расстройство . 1991; 1 (1): 19–29.
10. Larkindale J, Ян В, Хоган П.Ф., и другие. Стоимость болезни при нервно-мышечных заболеваниях в США. Мышечный нерв . 2014. 49 (3): 431–438.
11. Оуян Л., Гроссе SD, Фокс MH, Болен Дж. Национальный профиль воздействия на здоровье и семью детей с мышечной дистрофией и особыми медицинскими потребностями в Соединенных Штатах. J Детский нейрол . 2012. 27 (5): 569–576.
12. Langfeldt E, Линдгрен П., Белл CF, и другие. Бремя мышечной дистрофии Дюшенна: международное поперечное исследование. Неврология . 2014. 83 (6): 529–536.
13. Пангалила РФ, ван ден Бос GA, Stam HJ, ван Эксель, штат Нью-Джерси, Брауэр ВБ, Roebroeck ME. Субъективная ответственность опекунов родителей взрослых с мышечной дистрофией Дюшенна. Disabil Rehabil . 2012; 34 (12): 988–996.
14. Кеннесон А, Бобо Дж. Влияние ухода на женщин в семьях с мышечной дистрофией Дюшенна / Беккера. Социально-медицинское сообщество .2010. 18 (5): 520–528.
15. Наблюдение за развитием и скрининг младенцев и детей раннего возраста. Педиатрия . 2001. 108 (1): 192–196.
16. Mendell JR, Моксли РТ, Григгс Р.К., и другие. Рандомизированное двойное слепое шестимесячное исследование преднизона при мышечной дистрофии Дюшенна. N Engl J Med . 1989. 320 (24): 1592–1597.
17. Кишнани ПС, Бекемейер А.А., Mendelsohn NJ. Новая эра болезни Помпе: успехи в обнаружении, понимании фенотипического спектра, патофизиологии и лечении. Am J Med Genet C Semin Med Genet . 2012; 160С (1): 1–7.
18. Совет по делам детей с ограниченными возможностями; Секция развивающей поведенческой педиатрии; Управляющий комитет «Светлое будущее»; Консультативный комитет проекта «Инициативы медицинского дома для детей с особыми потребностями». Выявление младенцев и детей раннего возраста с нарушениями развития в лечебных учреждениях: алгоритм наблюдения за развитием и скрининга [опубликованные поправки опубликованы в «Педиатрии». 2006; 118 (4): 1808–1809]. Педиатрия . 2006. 118 (1): 405–420.
19. Дворкин РН. Выявление поведенческих, связанных с развитием и психосоциальных проблем в педиатрической практике первичной медико-санитарной помощи. Curr Opin Pediatr . 1993. 5 (5): 531–536.
20. Glascoe FP. Раннее выявление проблем развития и поведения. Педиатр Ред. . 2000. 21 (8): 272–279.
21. Песок N, Сильверштейн М, Гласко ФП, Гупта В.Б., Тоннигес ТП, О’Коннор КГ.Сообщенные педиатрами практики в отношении скрининга развития: работают ли руководящие принципы? Они помогают? Педиатрия . 2005. 116 (1): 174–179.
22. Smith RD. Использование педиатрами первичной медико-санитарной помощи скрининговых тестов развития. Дж. Педиатр . 1978; 93 (3): 524–527.
23. Национальная целевая группа по раннему выявлению нервно-мышечных заболеваний у детей. http://www.childmuscleweakness.org. По состоянию на 2 ноября 2013 г.
24.Национальная целевая группа по раннему выявлению нервно-мышечных заболеваний у детей. Родительский отчет. http://www.childmuscleweakness.org/index.php/by-parent-report. По состоянию на 10 сентября 2014 г.
25. Glascoe FP, Дворкин PH. Роль родителей в выявлении проблем развития и поведения. Педиатрия . 1995. 95 (6): 829–836.
26. Tervo RC. Отчеты родителей предсказывают проблемы развития их ребенка. Clin Pediatr (Phila) .2005. 44 (7): 601–611.
27. Пульсифер МБ, Хун АХ, Палмер Ф. Б., Гопалан Р., Capute AJ. Материнские оценки возраста развития дошкольников. Дж. Педиатр . 1994; 125 (1): S18 – S24.
28. Glascoe FP. Значение заботы родителей для выявления и решения проблем развития и поведения. J Детский педиатр . 1999; 35 (1): 1–8.
29. Расмуссен С.А., Мур Калифорния, Паулоцци LJ, Роденхайзер EP.Риск врожденных дефектов у недоношенных детей: популяционное исследование. Дж. Педиатр . 2001. 138 (5): 668–673.
30. Vohr BR, Райт Л.Л., Дусик А.М., и другие. Нейроразвитие и функциональные результаты новорожденных с крайне низкой массой тела при рождении в Сети неонатальных исследований Национального института здоровья ребенка и человеческого развития, 1993–1994 гг. Педиатрия . 2000. 105 (6): 1216–1226.
31. Анкеты по возрасту и возрасту.http://agesandstages.com. Проверено 24 июля 2014 г.
32. Оценка уровня развития родителей. http://www.pedstest.com/default.aspx. По состоянию на 24 июля 2014 г.
33. Дункл М., Хилл Дж. Проверки развития всех детей. Три хороших варианта для практик и поставщиков: ASQ, PEDS и PEDS: DM. Раздел AAP, Информационный бюллетень по вопросам развития и поведенческой педиатрии, весна 2009 г. https://www2.aap.org/sections/dbpeds/pdf%5CPDFNewContent%5CImplementScreenTools%5CDevelopmentalCheckUps.pdf. По состоянию на 24 июля 2014 г.
34. Dodgson JE, Гарвик А, Blozis SA, Паттерсон Дж. М., Беннетт ФК, Blum RW. Неуверенность в детских хронических состояниях и семейных бедствиях в семьях маленьких детей. J Fam Nurs . 2000. 6 (3): 252–266.
35. Национальная целевая группа по раннему выявлению нервно-мышечных заболеваний у детей. Руководство для поставщиков первичной медико-санитарной помощи. http://www.childmuscleweakness.org/files/PrimaryCareProviderPacket.pdf. По состоянию на 24 июля 2014 г.
36. Burtis CA, Ashwood ER, Bruns DE, Tietz NW. Учебник клинической химии и молекулярной диагностики. Сент-Луис, Миссури: Эльзевир / Сондерс; 2012.
37. Вестергаард П., Глеруп Х, Стеффенсен Б.Ф., Рейнмарк Л, Рахбек Дж., Мосеклиде Л. Риск перелома у пациентов с мышечной дистрофией и спинальной мышечной атрофией. J Rehabil Med . 2001. 33 (4): 150–155.
38. Noritz GH, Мерфи Н.А.; Экспертная группа по нейромоторному скринингу.Задержки моторики: раннее выявление и оценка. Педиатрия . 2013; 131 (6): e2016 – e2027.
39. Альман Б. Обзор и сравнение идиопатических, нервно-мышечных и врожденных форм сколиоза. В: Кусуми К., Данвуди С.Л., ред. Генетика и развитие сколиоза. Нью-Йорк, штат Нью-Йорк: Спрингер; 2010.
40. Ашвал С., Руссман Б.С., Бласко П.А., и другие. Параметр практики: диагностическая оценка ребенка с церебральным параличом: отчет Подкомитета по стандартам качества Американской академии неврологии и Практического комитета Общества детской неврологии. Неврология . 2004. 62 (6): 851–863.
41. Комитет по делам детей с ограниченными возможностями. Роль педиатра в службах раннего вмешательства, ориентированных на семью. Педиатрия . 2001. 107 (5): 1155–1157.
42. Стюарт MR, Либерман JA. Пятнадцатиминутный час: терапевтическая беседа в первичной медико-санитарной помощи. 4-е изд. Нью-Йорк, Нью-Йорк: Рэдклифф Паблишинг; 2008.
43. Searight HR. Эффективные методы консультирования лечащего врача. Prim Care . 2007; 34 (3): 551–570, vi – vii.
44. Йош Дж. М., Смит К.Р. Здоровье детей и риск их матери развода или разлуки. Soc Biol . 1997. 44 (3–4): 159–169.
45. Молдон Дж. Риск развода и повторного брака для детей: дестабилизируют ли браки дети-инвалиды? Демографические исследования . 1992; 46: 349–362.
HospitalInspections.org | Сведения об отчете
** ПРИМЕЧАНИЕ. ДЛЯ ЗАЩИТЫ КОНФИДЕНЦИАЛЬНОСТИ ИЗМЕНЕНЫ УСЛОВИЯ ДЛЯ ЗАЩИТЫ КОНФИДЕНЦИАЛЬНОСТИ **. У десяти пациентов, включенных в выборку, медперсонал по охране материнства и детства не смог должным образом оценить и контролировать новорожденных.Медсестра №1 не смогла документально подтвердить, что она обучила Пациентку №1 методу грудного вскармливания для поддержания открытых дыхательных путей у новорожденного во время попытки кормления грудью через 1 час и 50 минут после родов. Пациент № 2 стал гипоксическим. В больнице не было хорошо организованного отделения охраны здоровья матери и ребенка с распределением медсестер для оказания необходимой помощи как новорожденному, так и акушерскому пациенту после родов.Результаты включают:
Руководства по перинатальной помощи, 7-е издание, Американская академия педиатрии (стандарт медицинской помощи больницы), в котором указано, что:
— План управления реанимацией новорожденных, после первоначальной оценки состояния новорожденного новорожденный должен тщательно наблюдаться в течение последующего стабилизационно-переходного периода (первые 2-24 часа после рождения).Если младенец здоров и стабилен, план ухода должен способствовать постоянному контакту между матерью и младенцем (например, совместному проживанию в одной комнате) в течение этого периода. Температура, частота сердечных сокращений и дыхания, цвет кожи, периферическое кровообращение, дыхание, уровень сознания, тонус и активность должны контролироваться и регистрироваться не реже одного раза в 30 минут, пока состояние новорожденного не станет стабильным в течение 2 часов.
— Непосредственное наблюдение за матерью в послеродовом периоде — Мониторинг состояния матери в послеродовом периоде частично диктуется событиями в процессе родов.Медперсонал, назначенный для родовспоможения и немедленного выздоровления женщины, не должен иметь никаких других обязательств.
— Обучение родителей должно включать обучение грудному вскармливанию.
— (Общее) Позиционирование. Новорожденного можно расположить как на спине, так и на боку, слегка вытянув шею. Эта позиция (известная как позиция обнюхивания) легко выравнивает заднюю часть глотки, гортань и трахею для оптимального поступления воздуха для обоих спонтанных вдохов. Рот и нос новорожденного можно протереть полотенцем или аккуратно отсосать, чтобы удалить излишки слизи или крови.
Политика больницы «Уход за новорожденным» от 3/2014 содержит инструкции для персонала в отношении первичного ухода за новорожденным. Обследование новорожденных при поступлении необходимо проводить в течение первых двух часов жизни. Оценка включает физическую оценку жизненно важных функций, цвет кожи, тонус и активность каждые 30 минут до тех пор, пока состояние новорожденного не станет стабильным в течение первых двух часов после рождения, а затем один раз в восьмичасовую смену. Если состояние новорожденного стабильное, поощряйте кожный контакт между матерью и ребенком.
Должностная инструкция штатной медсестры от 10/2017 указывает на профессиональную практику, что оценки и повторные оценки являются точными, своевременными, постоянными и сообщаются исчерпывающим образом, что документируется в режиме реального времени в медицинской карте.
В Записке о прогрессе в акушерстве и гинекологии от 26.07.18 указано, что пациентка № 1 поступила на роды на 40 неделе беременности (доношенной) без явного дистресса.
Акушерская накладная от 27.07.18 в 4:39 A.М. указал, что Пациент № 1 получил питоцин (лекарство, стимулирующее маточные сокращения) и эпидуральную анестезию (лекарство, доставляемое за пределы спинного мозга) от боли, достигнув полного расширения и родившего энергичного младенца женского пола с оценкой по шкале Апгар 8 из 1. минуту и 9 через 5 минут (оценка от 7 до 10 — это нормально). Была обнаружена затылочная пуповина (когда пуповина оборачивается вокруг шеи плода, результаты в целом хорошие, редко — долгосрочное повреждение мозга или [ДИАГНОСТИКА УДАЛЕНЫ] — нарушение движения, мышечного тонуса или осанки), не известная при поступлении, что легко сокращалась.Мать и дитя в то время были стабильны.
A. Краткое изложение родов пациента № 1 от 27.07.18 в 4:30 утра. указали на отсутствие материнских факторов риска, хотя возраст пациентки №1 акушерского отделения был фактором риска, но раздел возрастных факторов риска был оставлен незаполненным. (По истечении акушерского возраста [ВОЗРАСТ] повышается риск врожденных дефектов плода.)
Оценка активности пациента № 2 от 27.07.18 показала жизненно важные признаки:
— В 4:10 утра. (при рождении), частота пульса 160 (нормальная 120-160), частота дыхания 70 (нормальная 30-60 — повышенная частота дыхания) и температура не измерялась в соответствии с политикой больницы.
— В 4:45 утра температура в подмышечной впадине (под мышкой) составляла 99,2 градуса (норма 97,9 — 99,7 градуса), пульс 160, частота дыхания 50.
— В 5:00 утра. (в карте акушерского пациента №1) Пациент №2 к груди.
Не было никаких документов, подтверждающих, что жизненно важные функции выполнялись повторно в соответствии с политикой больницы (каждые 30 минут в течение 2 часов), то есть в 5:15 утра. а затем снова в 5:45 утра. для наблюдения за состоянием пациента №2.
Инспектор опросил медсестру № 1 в 11:07 A.М. 16.01.19. Медсестра №1 сказала, что она не проверила показатели жизненно важных функций Пациента №2 в 5:15 утра. и в 5:45 утра. 27.07.18, в соответствии с политикой больницы.
В записке «Тенденции ухода за питанием» от 27.07.18 в 5:17, написанной медсестрой № 1 (которая сообщила, что документация не в реальном времени, задокументирована 15 минут измерения веса), указан вес пациента № 2. был 8 фунтов и 13,5 унций, а высота — 20,5 дюймов.
Не было никаких документов ни о том, что проводилось обучение грудному вскармливанию, ни о том, что какая-либо дальнейшая оценка проводилась в отношении пациента № 2 медсестрой № 1 с 5:10 A.До 6:00 утра. 27.07.18.
В медицинской карте пациента №1 указано, что в 6:00 утра. 27.07.18 она позвонила в колокольчик, чтобы сообщить, что у пациента № 2 была кровь из носа, и было обнаружено, что она не отвечает. Пациент № 2 был срочно доставлен в детский сад для обследования. Последние показатели жизненно важных функций выполнялись в 4:45 утра, за час и 15 минут до этого, а не каждые 30 минут в соответствии с их политикой (показатели жизненно важных функций предоставляют важную информацию для оценки благополучия или ухудшения состояния новорожденных).
Инспектор опросил пациента №1 и члена семьи №1 в 17:03. 14.01.19. Член семьи №1 сказал, что пациенту №2 при рождении был проведен отсос. Примерно через 5-8 минут после рождения второй агар был завершен, пациент № 2 булькал (слышны звуки из-за выделений в дыхательных путях), а член семьи № 1 попросил отсосать пациента № 2. Медсестра №1 потянулась к пациенту №2 сзади и отсасывала пациента №2, даже не глядя и не оценивая переднюю часть рта и носа пациента №2.
Член семьи №1 сказал, что дыхательные пути Пациента №2 звучат нечетко, и после второго отсасывания у пациента №2 появилось обильное слюнотечение (что может указывать на структурную аномалию фистулы (связи) между пищеводом и трахеей). Пациенту №1 и члену семьи №1 дали полотенце от слюноотделения пациента №2, но никто не оценил состояние пациента №2. Пациент №1 и член семьи №1 сказали, что медсестра №1 стояла у изножья кровати и была занята кровотечением у пациента №1 (послеродовое — после родов), они сказали, что сотрудник предложил помочь медсестре №1 с уходом и медсестрой. №1 отказался от помощи в уходе за пациентами.
Пациент № 1 сказал, что после 5:09 утра, когда он / она имел контакт кожа к коже, медсестра № 1 взяла правую грудь пациента № 1 и вложила ее в рот пациента № 2. Пациент №1 сказал, что это его / ее первый ребенок, и медсестра №1 не давала ему / ей никакого образования или рекомендаций по кормлению грудью или расположению лица и головы Пациента №2.
Пациент № 1 сказал, что Пациент № 2 сосет только 3 сосания своей груди, а затем прикладывает лицо к Пациенту № 1 чуть выше его / ее груди. Пациент №1 сказал, что его / ее беспокоит положение головы и лица Пациента №2, когда лицо Пациента №2 прижалось к его / ее груди, а Пациент №1 спросил медсестру №1, может ли положение головы и лица Пациента №2 (с прижатым лицом к груди). ) было хорошо.Пациент № 1 сказал, что медсестра № 1 сказала ей, что если Пациент № 2 не может дышать, то Пациент № 2 будет двигать головой; тем не менее, медсестра №1 не оценивала лицо пациента №2, чтобы решить проблему с пациентом №1.
Пациент № 1 сказал, что он / она выразил свою обеспокоенность медсестре № 1 во второй раз, когда беспокоился о пациенте № 2, и сказал слова на этот счет: «Вы уверены, что (пациент № 2) в порядке?» Медсестра №1 сказала пациенту №1 и члену семьи №1, что с пациентом №2 все в порядке. Пациент №1 и член семьи №1 выразили обеспокоенность тем, что медсестра №1 не оценила пациента №2, когда пациент №1 спросил медсестру №1 о положении головы и лица пациента №2.Медсестра №1 входила и выходила из комнаты или у изножья кровати, потому что у пациента №1 было сильное кровотечение, и он не осматривал пациента №2.
Пациент №1 и член семьи №1 сказали, что в 6:00 утра. 27.07.18, когда Пациент №1 снял голову Пациента №2 с груди, чтобы посмотреть на лицо Пациента №2, он увидел засохшую кровь и кровотечение из носа Пациента №2, а рука Пациента №2 была висящей. (нет мышечного тонуса). Пациент №1 позвонил в звонок, и медсестра №1 увела пациента №2 прямо из комнаты.
Записка медсестер от 27.07.18 в 6:00 утра. показал, что через 1 час 50 минут после рождения Пациент № 2 был вялым, бледным, имел остановку дыхания и сердца, были начаты реанимационные мероприятия. В 6:03 утра частота сердечных сокращений у пациента № 2 вернулась, более 60 ударов (аномально низкая), но все еще без дыхательного усилия, затем в 6:08 утра. частота сердечных сокращений 133, сатурация кислорода от 79% до 100% (количество кислорода в крови, в норме более 90%) с агональным дыханием (затрудненное дыхание, патологический рефлекс дыхания [ДИАГНОЗЫ УДАЛЕНЫ]) и пятнами (пятнисто-красное- пурпурная кожа, когда сердце не может эффективно перекачивать кровь).Была вызвана скорая помощь из отделения интенсивной терапии новорожденных, и пациентка №2 была доставлена в больницу третьего уровня.
В справке о выписке / переводе из специализированной больницы от 02.08.18 указано, что у пациента № 2 была искусственная вентиляция легких из-за дыхательной недостаточности и были судороги. После нескольких дней интенсивного лечения и мероприятий по поддержанию жизни семья рассмотрела доказательства и информацию с врачами, и было принято решение об отказе от жизнеобеспечения. Причиной смерти была неонатальная [ДИАГНОЗЫ УДАЛЕНЫ], вероятная гипоксическая ишемия (повреждение головного мозга, вызванное недостатком кислорода в крови с риском попадания кислорода в мозг новорожденного), на основании результатов МРТ (диагностический визуализирующий тест) с указанием причин; острая дыхательная недостаточность и судороги.
Инспектор опросил медсестру № 1 в 11:07 утра. 16.01.19 медсестра №1 сообщила, что ей поручили заботиться как о пациенте №1, так и о пациенте №2, хотя она была очень занята с пациентом №1 из-за кровотечения. Медсестра №1 сказала, что это обычная практика в 23:00. до 7:00 утра. смена одной медсестры на двух пациентов, новорожденных и маму, сразу после родов.
Согласно Стандартам практики медсестер Американской педиатрической ассоциации, персонал, назначенный для родовспоможения и немедленного выздоровления женщины, не должен иметь никаких других обязательств.
Медсестра № 1 была опрошена и сказала, что член семьи № 1 попросил пациента № 2 снова отсосать после 2-го балла по шкале Апгар (снятого через 5 минут после рождения). Медсестра №1 сказала, что у пациента №2 не было бульканья, и, говоря словами, наш новый стандарт ухода — использовать меньше вмешательства, чтобы позволить ребенку очистить свои дыхательные пути.
Медсестра №1 была опрошена и сказала, что пациент №2 пускает слюни в небольшом количестве, но это нормальное явление после родов. Когда ее спросили, что может вызвать чрезмерное слюноотделение, медсестра №1 не знала, что слюноотделение не является проблемой, и у новорожденных обычно выделяются собственные выделения.
Медсестра № 1 была опрошена и сказала, что не документально подтверждала, что она давала информацию о грудном вскармливании пациенту № 1. Медсестра №1 сказала после 5:00 утра. 27.07.18, когда пациентка № 1 приложила пациента № 2 к груди, пациентка № 1 спросила, может ли пациент № 2 дышать? Медсестра № 1 сказала, что большинство новорожденных будет двигать головой, если они не могут дышать, но медсестра № 1 не оценивала Пациента № 2 в то время или после того, как у Пациента № 1 были вопросы о положении головы и лица Пациента № 2 во время прикосновения к коже. контакт.
Медсестра №1 была проинтервьюирована и сказала, что медсестер подталкивают, чтобы позволить коже контактировать (с матерью и новорожденным), а медсестры используют, чтобы иметь возможность принести новорожденных в ясли или обогреватель, чтобы осмотреть новорожденного и сделать полная оценка с головы до ног. Медсестра №1 сказала, что, когда Пациент №1 беспокоился о положении лица Пациента №2, медсестра №1 не видела лица Пациента №2, только спину Пациента №2, потому что у Пациента №2 и Пациента №1 было кожа к коже в это время.
Медсестра №1 была опрошена и сказала, что вышла из комнаты новорожденного в 5:50 утра. 27.07.18. Пациент №1 позвонил в колокольчик в 6:00 утра. сообщить медсестре №1, что с пациентом №2 что-то не так. Медсестра №1 вошла в палату Пациента №1 и обнаружила, что Пациент №2 не реагирует и синий (признак недостаточного содержания кислорода в крови из-за остановки дыхания и сердца) с кровью, идущей из носа Пациента №2.
Медсестра № 1 была опрошена и сказала, что не проверяет жизненно важные показатели Пациента № 2 каждые 30 минут, что должно было быть в 5:15 A.М. и в 5:45 утра. 27.07.18. Медсестра №1 сказала, что она не проводила оценку пациента №2 (физикальное обследование), но у нее было два часа на выполнение оценки, и она планировала провести оценку в 6:05 утра. но у пациента № 2 была остановка дыхания и сердца в 6:00 утра.
Медсестра № 1 была опрошена и сказала, что ей следовало бы запросить помощь, потому что она заботилась как о пациенте № 1, так и о пациенте № 2 сразу после родов, что задерживало выполнение оценки поступления новорожденных (физикальное обследование) и пациента № 2 каждые 30 минут жизненно важных функций.
B. Инспектор опросил директора Отделения охраны здоровья матери и ребенка (MCH) в 9:00 утра. 16.01.19. Директор отделения по охране здоровья матери и ребенка сказал, что после родов соотношение персонала обычно составляет 1: 1, что составляет одну медсестру для матери и еще одну медсестру для новорожденного. Директор отделения MCH сказал, что больница следует Руководству по перинатальной помощи Американской академии педиатрии. Согласно этим правилам, персонал, назначенный для родовспоможения и немедленного выздоровления женщины, не должен иметь никаких других обязательств.
Директор MCH сказал, что 27.07.18 медсестра №1 была назначена для ухода за пациентом №2 и акушерским пациентом №1 (1-2 шт.), И это не их обычная кадровая практика.
Инспектор опросил медсестру № 1 в 11:07 утра. 16.01.19. Медсестра №1 сказала, что ей поручили ухаживать за акушерским пациентом №1 и пациентом №2, хотя она была очень занята акушерским пациентом №1 из-за послеродового кровотечения.
Инспектор опросил медсестру № 2 в 2:45 P.М. 18.01.19. Медсестра №2 сказала, что в 23:00. до 7:00 утра. Персонал смены обычно старается оставить новорожденного с матерью, если новорожденный здоров и матери не нужен перерыв. Медсестра №2 сообщила 27.07.18, что обычной практикой укомплектования штатами дипломированных медсестер в отделении охраны здоровья матери и ребенка была двойная медицинская помощь: одна медсестра для одной матери и одного новорожденного (1-2 сотрудника) в 23:00. до 7:00 утра. сдвиг.
C. В справке о приеме врача для пациента № 4 (новорожденный) от 26.04.18 указывалась пациентка № 4, дата рождения — 26.04.18, 13:52 P.M., 35-недельная недоношенная женщина (родившаяся до 37 недель), родившаяся через экстренное кесарево сечение, с диагнозом [ДИАГНОСТИКА УДАЛЕНЫ] .M., И третий набор показателей жизненно важных функций не был взят повторно до 4:30 PM, то есть на час и 10 минут позже. Показатели жизнедеятельности не измерялись каждые 30 минут в течение двух часов после рождения в соответствии с Политикой больницы. Новорожденный №4 был переведен в третичную больницу [ДАТА] в 20:15.
В справке о приеме врача для пациента № 5 (новорожденный) от 22.09.18 указывается, что пациент № 5 родился 12.07.18 в 3:10 A.М., 40-недельный (доношенный) новорожденный, рожденный в результате экстренного кесарева сечения для замедления (уменьшения) частоты сердечных сокращений плода. Пациент № 5 родился синим без спонтанного дыхания при вентиляции с положительным давлением (вентиляция каждого вдоха поддерживается положительным давлением) и интубации с улучшением частоты сердечных сокращений и сатурации кислорода. После того, как полный набор показателей жизненно важных функций был выполнен в 16:00, последующие два набора показателей жизненно важных функций были взяты в 16:30. и 17:00, не включали температуру для контроля за инфекцией или переохлаждением (при необходимости).
В справке о приеме врача для пациента № 9 (новорожденный) от 15.01.19 указывалась пациентка № 9, дата рождения 15.01.19, 21:12, новорожденный 40 недель, родившийся через самопроизвольные роды через естественные родовые пути. После второго набора показателей жизненно важных функций в 21:45. следующие два требовали жизненно важных функций, которые должны были быть измерены в 22:15. и 22:45. не были взяты. Следующие показатели жизненно важных функций не были измерены до 23:15, через два часа.
Расстройства нервно-мышечного соединения и синдром гибкого младенца: всесторонний обзор
Abstract
Синдром гибкого младенца, также иногда называемый синдромом тряпичной куклы, характеризуется гипотонией, которая может проявляться либо как периферическая гипотония, либо как центральная.В зависимости от происхождения гипотонии у младенца будут проявляться различные симптомы, которые в конечном итоге имеют характерную черту гипотонии. Клиническое обследование имеет решающее значение для диагностики синдрома вялого младенца в неонатальном периоде, но наиболее важным фактором является исследование и диагностика основной причины гипотонии. Независимо от того, является ли основная причина гипотонии периферической или центральной по происхождению, синдром вялого младенца фокусируется на наблюдении за наличием или отсутствием специфических признаков, таких как поза лягушачьей ноги, значительное отставание головы от тяги или тяги. — маневр при сидении или ощущение «скольжения по рукам», когда младенца держат под мышками.Детский ботулизм, преходящая миастения новорожденных, врожденная миастения, гипермагниемия и токсичность аминогликозидов — все это расстройства нервно-мышечного соединения, которые считаются дифференциальным диагнозом синдрома вялого младенца. Эти расстройства нервно-мышечного соединения в конечном итоге влияют на присутствие ацетилхолина в нервно-мышечном соединении. Хотя некоторые из этих нарушений могут влиять на рецепторы ацетилхолина, другие могут вызывать истощение фермента антихолинэстеразы концевой пластинки.Дефицит антихолинэстеразы может вызвать десенсибилизацию к ацетилхолину, что также может вызвать синдром вялого младенца. В зависимости от основного причинного расстройства, приводящего к наличию синдрома вялого младенца, лечение будет значительно различаться. Лечение основного причинного синдрома, приводящего к проявлению синдрома гибкого младенца, направлено на устранение симптомов гипотонии, и, как следствие, снижение мышечного тонуса, снижение рефлексов сухожилий, любые проблемы с кормлением или дыханием уменьшаются.
Ключевые слова: синдром гибкого младенца, синдром гибкого ребенка, детский ботулизм, гипотония, миастения гравис, неонатальная токсичность, гиперкалиемия
Введение и справочная информация
Гибкость / гипотония определяется как пониженное сопротивление пассивному движению суставов, а клинически — У гибких / гипотонических младенцев наблюдается гипотония, наряду с задержкой моторного развития, повышенной растяжимостью суставов, неправильными позами [1]. Синдром гибкого младенца (FIS) определяется как снижение мышечного тонуса, которое различается по степени тяжести и продолжительности.Список причинных факторов, которые в конечном итоге приводят к распространению ФИС, длинен и обширен. Гипотонию у гибкого младенца можно разделить на центральную по происхождению или периферическую [2]. Следует отметить, что в конечном итоге нарушения со стороны центральной нервной системы (ЦНС) являются гораздо более частой причиной гипотонии [1]. Проведение очень подробного клинического обследования имеет решающее значение для врачей, чтобы иметь возможность дифференцировать и диагностировать центральную или периферическую причину гипотонии, поскольку соответствующая дифференциация между ними позволяет врачам лучше понять основную причину, которая приводит к синдрому вялого младенца.Центральные причины гипотонии часто связаны с пониженным уровнем сознания, преимущественно осевой слабостью, нормальной силой с гипотонией и гиперактивными или нормальными рефлексами, фистингом рук, ножницами при вертикальном подвешивании, а также аномалиями функции мозга или дисморфическими особенностями [3] . Выраженность и распространенность этих особенностей при центральной гипотонии во многом зависят от основного возбудителя. Некоторые синдромы могут проявляться более широким спектром симптомов, которые сохраняются на протяжении многих лет, в то время как большинство случаев синдрома вялого младенца проявляется снижением мышечного тонуса / гипотонией, которая имеет тенденцию вызывать задержку в развитии на решающих этапах, однако исчезает по мере приближения ребенка к подростковому возрасту.Дисфункция на любом уровне нервной системы может вызвать гипотонию, включая нарушения мозжечка, спинного мозга, клеток передних рогов, периферических нервов, нервно-мышечных соединений и мышц; дисфункция любого из этих уровней преимущественно приводит к развитию периферической гипотонии [1]. Если младенец с гипотонией бодрствует, адекватно реагирует на окружающие условия и демонстрирует нормальный режим сна и бодрствования, гипотония, вероятно, связана с поражением периферической нервной системы, а периферические причины связаны с глубокой слабостью в дополнение к гипотонии, гипорефлексии или арефлексии и иногда трудности с кормлением [3].Как и в случае с центральной гипотонией, истинная тяжесть и проявление симптомов в первую очередь зависят от типа первопричины синдрома гибкого младенца. Будь то периферическая гипотония или центральная гипотония, ведущая к наличию синдрома вялого младенца, клиническое обследование фокусируется на наличии или отсутствии специфических признаков, таких как наличие позы «лягушачья лапа», значительное отставание головы от тяги или тяги. маневр «сидение», поза тряпичной куклы на брюшной подвеске и ощущение «проскальзывания через руки», когда младенца держат под мышками [4].
При проведении клинического обследования клиницисты должны внимательно относиться к ситуациям, в которых симптомы центральной и периферической гипотонии могут сочетаться. В условиях, когда имеется коморбидность симптомов центральной и периферической гипотонии, тяжесть имеющихся симптомов, опять же, будет зависеть от основной причины гипотонии. Некоторые из этих состояний, при которых может сосуществовать периферическая и центральная гипотония, — это гипоксически-ишемическая энцефалопатия, болезни накопления липидов, лизосомальные нарушения, митохондриальные нарушения и детская нейроаксональная дегенерация [5].
Таблица представляет собой визуальное представление различий в симптомах, которые присутствуют при периферической гипотонии по сравнению с центральной гипотонией. Хотя у этих двух симптомов есть разные симптомы, в конечном итоге оба могут привести к проявлению синдрома гибкого младенца, и продолжительность этого синдрома варьируется в зависимости от основной причины. Причины центральной гипотонии могут иметь некоторые симптомы, которые сохраняются на протяжении всей жизни, например миопатическое лицо или относительно легкие социальные или когнитивные нарушения, которые могут иметь место.Другие факторы, такие как поза лягушачьей лапы или уменьшение подергивания сухожилий, могут со временем исчезнуть. Расслабление этих типов симптомов может не произойти до тех пор, пока не будут достигнуты моторные вехи, которые обычно задерживаются по сравнению с нормальными младенцами. Из-за наличия отсроченных моторных вех центральная гипотония чаще встречается в возрасте 1-2 лет, поскольку родители замечают, что их ребенок не ходит и не ползает, и по этой причине могут обратиться к врачу с основной жалобой на отсрочку. моторные вехи.То же самое можно применить и при периферической гипотонии, поскольку некоторые симптомы могут быть более застойными для образа жизни человека, в то время как другие симптомы могут уменьшаться по интенсивности и постепенно полностью исчезать с течением времени. Дисморфические признаки или другие пороки развития органов могут оставаться статическим признаком периферической гипотонии, тогда как приступы могут уменьшаться по интенсивности в подростковом возрасте, а иногда и вовсе исчезать. Как упоминалось ранее, крайне важно диагностировать основную причину синдрома гибкого младенца, чтобы обеспечить надлежащий уход и терапию, а иногда и лечение, чтобы обеспечить сохранение образа жизни ребенка, и поддерживающую помощь таким образом, чтобы пациенты FIS могли поддерживать или повысить мышечный тонус.Питание также имеет первостепенное значение для поддержания идеальной массы тела в зависимости от возраста и пола через назогастральный путь, поскольку пациенты с гипотонией также могут иметь трудности с кормлением [2,5]. В этой статье мы сосредоточимся на нарушениях нервно-мышечного соединения, которые приводят к периферической гипотонии и, таким образом, к проявлению синдрома гибкого младенца. Мы дадим краткий обзор состояния, патофизиологии и патогенеза состояния, а также представим гипотонию и любые возможные методы лечения или терапии.Цель этой статьи — предоставить необходимый объем информации о нарушениях нервно-мышечного соединения и их различных проявлениях гипотонии, которые приводят к вторичному диагнозу FIS.
Таблица 1
Различные проявления периферической и центральной гипотонии
| Показатели периферической гипотонии | Показатели центральной гипотонии |
| Социальные и когнитивные двигательные нарушения; Дисморфические признаки, указывающие на синдром, или пороки развития других органов, иногда подразумевающие синдром; Фистинг рук; Нормальные или оживленные сухожильные рефлексы; Перекрещенный аддукторный ответ или надрезание при вертикальном подвешивании; Признаки, указывающие на основной дисрафизм позвоночника; Судороги; Анамнез, свидетельствующий о гипоксически-ишемической энцефалопатии, родовой травме или симптоматической гипогликемии | Задержка моторных вех при относительной нормальности социальных и когнитивных нарушений; Семейный анамнез нервно-мышечных расстройств / миотония матери; Уменьшение или отсутствие спонтанных антигравитационных движений, уменьшение или отсутствие глубоких подергиваний в сухожилиях и увеличение диапазона подвижности суставов; Поза лягушачьей лапки или поза рук «кувшин-ручка» в сочетании с заметной недостаточностью спонтанных движений; Миопатическое лицо (открытый рот с прижатой верхней губой, плохое уплотнение губ при сосании, отсутствие выражения лица, птоз и ограниченные движения глаз) |
Обзор
Около 50% случаев гипотонии успешно диагностируются с помощью только правильного анамнез и физикальное обследование, включая получение семейного анамнеза, акушерского анамнеза матери, клинических и неврологических обследований [3].При изучении причин периферической гипотонии диагностическое обследование основано на понимании анатомии двигательной единицы, поскольку многие причины периферической гипотонии могут быть локализованы в различных отделах двигательной единицы [2].
Рисунок представляет собой визуальное изображение нарушений нервно-мышечного соединения, которые мы будем рассматривать как причины синдрома гибкого младенца. Расстройства нервно-мышечного соединения обозначаются как причины периферической гипотонии, которые имеют несколько общих черт, включая гипотонию, лицевую диплегию, птоз, трудности с кормлением, апноэ, респираторные проблемы, общую слабость и постепенно ослабляющий крик [6].Каждое из этих расстройств нервно-мышечного соединения будет обсуждаться, чтобы установить патогенез гипотонии и проявления, которые приводят к синдрому вялого младенца.
Расстройства нервно-мышечного соединения, вызывающие синдром флоппи-младенцев
Детский ботулизм
Детский ботулизм, вызванный употреблением зараженного меда или кукурузного сиропа в 20% случаев, является возрастным заболеванием, при котором Clostridium botulinum (C. botulinum) ) попадает в организм, колонизирует кишечный тракт и производит токсин in situ [3].Детский ботулизм обычно возникает в течение шести недель — одного года после рождения, и первым симптомом, который проявляют эти младенцы, часто является запор [6]. По данным Cagan et al. (2010) Центры США по контролю и профилактике заболеваний (CDC) проанализировали зарегистрированные случаи ботулизма во всех его формах в США в период с 1899 по 1996 год и обнаружили, что в период с 1976 года в 46 штатах было зарегистрировано 1442 случая детского ботулизма. к 1996 г. [7]. C. botulinum — это грамположительный спорообразующий облигатный анаэроб, который присутствует в почве во всем мире и может распространяться через пыль [8].Все симптомы, связанные с детским ботулизмом, связаны с кишечными токсинами, выделяемыми C. botulinum. Ботулинический токсин — это самый мощный нейротоксин, который, по-видимому, не проникает через гематоэнцефалический барьер; однако он проявляет свою токсичность, влияя на передачу во всех периферических холинергических соединениях, препятствуя нормальному высвобождению ацетилхолина из нервных окончаний в ответ на деполяризацию [9]. Кишечный токсин вызывает обездвиженность кишечника и прогрессирующий нисходящий паралич из-за воздействия на высвобождение ацетилхолина в нервно-мышечном соединении и других холинергических нервных окончаниях, особенно в кишечнике [7,10].Детский ботулизм отличается от пищевого ботулизма в том смысле, что при пищевом ботулизме происходит проглатывание предварительно сформированного токсина, в отличие от младенческого ботулизма, при котором продолжается внутрикишечное производство токсина из-за клостридиальной колонизации толстой кишки. Исторически сложилось так, что младенцы, пораженные ботулизмом, находятся в возрасте от 2 до 26 недель, обычно живут в пыльной среде, прилегающей к строительным объектам или нарушению сельскохозяйственных угодий [3]. Как упоминалось ранее, хотя первым симптомом детского ботулизма является запор, могут возникать и другие симптомы, такие как вялость, птоз, слабость лица, уменьшение движений глаз, трудности с кормлением и прогрессирование до дыхательной недостаточности [6].
Рисунок дает наглядное представление о патогенезе и проявлениях детского ботулизма. Как показано на рисунке, колонизация C. botulinum вызывает непрерывное производство ботулинического токсина в кишечном тракте, особенно в толстом кишечнике младенца, в качестве побочного продукта прорастания и размножения спор Clostridium botulinum. Произведенный ботулотоксин затем абсорбируется и подвергается гематогенному распределению, посредством которого токсин пресинаптически связывается в нервно-мышечном соединении и других периферических холинергических синапсах, тем самым предотвращая высвобождение ацетилхолина [11].Колонизация и прорастание спор C. botulinum в кишечнике младенца возможны из-за отсутствия нормальной кишечной флоры. В кишечном тракте младенцев отсутствует защитная бактериальная флора и желчные кислоты, ингибирующие Clostridium, что позволяет C. botulinum процветать и вырабатывать токсин, вызывающий заболевание [10]. Предотвращение высвобождения ацетилхолина — это то, что приводит к клиническому эффекту, который представляет собой гипотонию и нисходящий симметричный вялый паралич [11]. Генерализованная гипотония и другие клинические проявления возникают из-за прогрессирующей нервно-мышечной блокады сначала мышц, иннервируемых черепными нервами, а затем туловища, конечностей и диафрагмы [8].Генерализованная гипотония также может вызвать задержку двигательных вех и уменьшение спонтанных движений из-за отсутствия рефлексов. Наряду с генерализованной гипотонией, невыразительное лицо, снижение рвотного рефлекса, затрудненное глотание и плохое сосание также являются основными признаками детского ботулизма [3].
Патогенез и проявление детского ботулизма
Клинические проявления детского ботулизма могут быть нанесены на спектр в зависимости от тяжести заболевания.Ключевым клиническим проявлением детского ботулизма, как упоминалось ранее, является запор, который определяется как три или более дней без испражнения, за которым следует подострое прогрессирование бульбарной слабости и слабости конечностей, которая проявляется как неспособность сосать и глотать, ослабленный голос, птоз, гипотония, которая прогрессирует до генерализованной вялости и, в конечном итоге, респираторного нарушения [8]. Общая слабость проявляется в виде нисходящего паралича, который продолжается от нескольких часов до нескольких дней и начинается со слабости иннервации черепных нервов, нервов туловища и конечностей [6,8].Прогрессирование детского ботулизма более тяжелое у детей младше двух месяцев, что позволяет предположить наличие более тяжелой формы гипотонии [9]. Диагноз «детский ботулизм» ставится на основании клинических данных и подтверждается выявлением нейротоксина в стуле, при необходимости, с помощью стерильной клизмы [8]. Кроме того, недавно был разработан иммуноферментный иммуноферментный анализ (ИФА) для быстрого обнаружения токсинов при детском ботулизме, который позволяет обнаруживать их в течение 24 часов по сравнению с четырьмя днями, которые требуются для анализа на мышах [8,9] .Дети с младенческим ботулизмом с легкими симптомами требуют минимального ухода и могут лечиться амбулаторно, если будет организовано тщательное наблюдение [8]. Младенцы с тяжелым детским ботулизмом составляют избранную группу, подверженную риску дыхательной недостаточности, и этих младенцев можно идентифицировать по прогрессирующей последовательной потере ими неврологических функций [8,9]. Тяжело больные пациенты нуждаются в госпитализации на срок до двух месяцев, и в течение этого периода важно тщательно поддерживать адекватную вентиляцию и калорийность, а потребность в респираторной помощи, если таковая имеется, обычно возникает в течение первой недели госпитализации [8].
Антибиотики не рекомендуются при детском ботулизме и не влияют на течение болезни или ее выздоровление; однако есть некоторые аргументы в пользу того, что эффективные антибиотики могут увеличивать пул токсина в кишечнике, доступный для абсорбции, поскольку он высвобождается после гибели бактериальных клеток [8,11]. Брук (2007) упоминает, что еще один аргумент против использования противомикробных агентов заключается в том, что эти агенты могут непредсказуемым образом изменять микроэкологию кишечника и могут способствовать разрастанию кишечника C.botulinum, устраняя нормальную флору [8]. Современное лечение детского ботулизма состоит из тщательной поддерживающей терапии с особым вниманием к питанию, легочной гигиене и тщательному уходу [5]. Прогноз детского ботулизма в целом отличный, и поэтому связь заболевания с синдромом вялого младенца поддается лечению. По мере того как симптомы младенческого ботулизма обращаются, исчезает и присутствие FIS.
Врожденная миастения
Врожденные миастенические синдромы возникают в результате генных мутаций, влияющих на структуру и функцию нервно-мышечных соединений [12].Младенцы с синдромом миастении имеют несколько общих черт, включая гипотонию, лицевую диплегию, птоз, трудности с кормлением, апноэ, затрудненное дыхание, общую слабость и постепенно ослабевающий крик, что делает синдром врожденной миастении дифференциальным диагнозом синдрома вялого младенца [6]. Врожденные миастенические синдромы могут проявляться в любое время от рождения до зрелого возраста, но обычно в течение первых двух лет жизни, и приводить к целому ряду заболеваний, от легкой слабости до тяжелой инвалидности с опасными для жизни эпизодами [13].Врожденная миастения — это обобщающий термин для категории синдромов, которые все влияют на нервно-мышечное соединение, но различаются тем, вызван ли дефицит пресинаптическими, синаптическими или постсинаптическими дефектами нервно-мышечной передачи, которые приводят либо к усиленному ответу на ацетилхолин, либо к пониженному ответу. Несмотря на возбудителя синдрома, в конечном итоге проблема возникает из-за недостатка ацетилхолина или неспособности правильно работать ацетилхолиновых рецепторов. Для наших целей и для того, чтобы установить связь с синдромом гибкого младенца, мы сосредоточим наше внимание на дефиците ацетилхолинэстеразы концевых пластинок, наиболее распространенной форме синаптического врожденного миастенического синдрома.
С дефицитом ацетилхолинэстеразы концевой пластинки, исследование Engel et al. (1977) описали пациента, симптомы которого начались вскоре после рождения и включали общую слабость, усиливающуюся при физической нагрузке, легкую утомляемость, гипорефлексию и рефрактерность к антихолинэстеразным препаратам [14]. Отсутствие соответствующего доступного ацетилхолина приводит к тому, что общая слабость и гипорефлексия проявляются как синдром вялого младенца и, следовательно, заставляют врожденную миастению представлять как дифференциальный диагноз FIS.Первые симптомы обычно возникают в неонатальном периоде, а симптомы тяжелые со значительным летальным риском; однако болезнь может начаться позже, в младенчестве, и не столь серьезна [15]. Ацетилхолинэстераза концевой пластинки (AChE) — это фермент, который отвечает за быстрый гидролиз ацетилхолина (ACh), высвобождаемого в холинергических синапсах [16]. Дефицит ацетилхолинэстеразы концевой пластинки заставляет ацетилхолин задерживаться в синапсе на более длительный, чем обычно, период времени, в результате чего рецепторы ацетилхолина становятся десенсибилизированными к присутствующему ацетилхолину.Десенсибилизация приводит к высвобождению большего количества ацетилхолина, чтобы инициировать такой же ответ. Дефицит ацетилхолинэстеразы связан с мутациями в гене COLQ, кодирующем коллагеновый хвост ацетилхолинэстеразы [15]. Ацетилхолинэстераза концевой пластинки (AChE) состоит из глобулярных каталитических субъединиц, прикрепленных к базальной пластинке коллагеноподобным хвостом, и различные гены кодируют каталитическую субъединицу и хвостовую часть фермента [16]. Коллагеновый хвост концентрирует и закрепляет фермент внутри синаптической базальной пластинки [15].
На рисунке изображены патогенез и проявления синаптической врожденной миастении. Однако следует отметить, что симптомы и проявления синаптической врожденной миастении варьируются от человека к человеку, в зависимости от тяжести дефицита ацетилхолинэстеразы. Лица, у которых наблюдается небольшой дефицит фермента ацетилхолинэстеразы, могут иметь несколько менее тяжелый фенотип по сравнению с теми, у кого может быть более сильный дефицит. Генерализованная гипотония также различается по форме у разных людей.В исследовании, проведенном Hutchinson et al. (1993), сообщается о случае 4-месячного младенца, у которого сразу после рождения возникла респираторная недостаточность и не удалось развить нормальный контроль головы, что сопровождалось гипорефлексией в руках и диффузной слабостью [16]. . Младенцы с синдромом врожденной синаптической миастении проявляют повышенную мышечную слабость, которая проявляется после физических упражнений, что вызывает непереносимость упражнений. Синдром гибкости у новорожденных, вторичный по отношению к пониженному ферменту ацетилхолинэстеразы концевой пластинки, проявляется не только в слабости мышц конечностей, но также может проявляться в виде туловищной / аксиальной гипотонии.Дисфагия, трудности с кормлением, возможно, вторичный симптом, который может иметь младенец из-за туловищной / аксиальной гипотонии. По мере прогрессирования заболевания могут возникать деформации скелета (например, лордоз или сколиоз), птоз, офтальмоплегия, дисфагия, слабость конечностей и затрудненное дыхание [17]. На сегодняшний день не существует эффективного фармакологического лечения этого подтипа врожденного миастенического синдрома; однако у некоторых пациентов наблюдалось частичное улучшение при применении эфедрина или альбутерола [16,17].Точный механизм действия эфедрина или альбутерола не до конца понятен у людей, хотя было высказано предположение, что они увеличивают количество высвобождаемого ацетилхолина и уменьшают открытое время рецептора ацетилхолина in vitro [17]. Ингибиторы холинэстеразы противопоказаны, и их следует избегать при врожденной синаптической миастении, поскольку они могут увеличивать секрецию дыхательных путей и способствовать возможной миопатии концевой пластинки, токсическому эффекту кальция [15,17].
Патогенез и проявление синаптической врожденной миастении
Преходящая приобретенная миастения новорожденных
Преходящая приобретенная миастения новорожденных возникает у младенцев, рожденных от матерей с миастенией гравис, при которой ацетилхолиновые рецепторы блокируют действие экзастенических антител плаценты a это отвечает за вмешательство в нервно-мышечную передачу [6].Неонатальная транзиторная миастения — это самоограничивающееся заболевание, которое может быть потенциально опасным для жизни, если не начать своевременный и точный диагноз и не начать поддерживающую респираторную терапию [18]. Происходит естественный пассивный перенос материнских антител, которые проникают через плаценту и связываются с концевыми моторными пластинками плода, особенно против никотинового ацетилхолинового рецептора (AChR) [19,20]. Преходящая миастения новорожденных была зарегистрирована у 12,26% младенцев, рожденных от матерей с генерализованной миастенией до открытия и использования титров антител к AChR для диагностики приобретенной аутоиммунной миастении [18].Антитела против AChR, которые передаются плоду через плаценту, пассивно вызывают потерю AChR, что приводит к нарушению нервно-мышечной передачи, вызывая мышечную слабость в качестве основного симптома [21]. Уменьшение количества AChR вызывает снижение чувствительности к ацетилхолину на концевой пластине. Благодаря этому механизму потенциалы концевой пластинки (EPP) могут быть настолько низкими, что порог активации потенциал-управляемых натриевых каналов не достигается, и, следовательно, не генерируется потенциал действия [19,21].
Другие симптомы, помимо мышечной слабости, показанные на рисунке, включают слабое сосание, дисфагию, слабый крик, гипотонию и, реже, затрудненное дыхание, и проявляются в течение первых двух дней жизни и обычно продолжаются 2-4 недели [19 ]. После родов также может пройти небольшая задержка до появления симптомов [2]. Постоянные клинические проявления в распространенной форме — плохое сосание и генерализованная гипотония, другие проявления — слабый крик, дипарез лица с невыразительным лицом, затруднения глотания и сосания и легкий респираторный дистресс [18].Младенцы обычно сильно гипотоничны, поэтому преходящая миастения у новорожденных становится дифференциальным диагнозом синдрома гибкого младенца; однако эта гипотония обычно непродолжительна. Общая слабость обычно связана с диплегией лица и скоплением выделений из ротовой полости [2]. Лечение симптоматическое; вспомогательная вентиляция легких, обменное переливание крови и внутривенные иммуноглобулины (ИГВВ) необходимы редко [19]. По большей части, передаваемое заболевание длится недолго (от нескольких дней до недель), что отражает биологический распад циркулирующих антител и регенерацию нормального связывающего белка в мионевральном соединении ребенка, обычно исчезающего через шесть недель [2,22 ].Тем временем младенцу будет полезна симптоматическая помощь и антихолинэстеразные препараты [2]. Младенцам с умеренными или тяжелыми симптомами неостигмина метилсульфат можно вводить внутримышечно, подкожно или через назогастральный зонд за 20 и 30 минут до кормления, соответственно, и следует отметить, что дозу можно постепенно увеличивать до тех пор, пока сосание и глотание не станут адекватными. для удовлетворения пищевых потребностей младенца [18]. Следует также отметить, что если у ребенка нет симптомов, использование антихолинэстеразных препаратов следует постепенно сокращать и, в конечном итоге, прекратить.
Проявление и патогенез преходящей неонатальной миастении Gravis
Токсичность аминогликозидов
Аминогликозиды являются основой противомикробной терапии младенцев в случаях, когда инфекции вызваны грамотрицательными бактериями, что составляет до 25% всех эпизодов в неонатальных отделениях [23]. Аминогликозиды имеют узкое терапевтическое окно, и требуется тщательный мониторинг, чтобы минимизировать потенциальную нефротоксичность, ототоксичность, нервно-мышечную блокаду [24].Антибактериальный эффект аминогликозидов обеспечивается в основном их связыванием с 30S рибосомной субъединицей, что приводит к неправильному считыванию РНК, нарушению синтеза белка и, в конечном итоге, накоплению усеченных и нефункциональных белков, что приводит к гибели бактерий [25,26]. РНК-взаимодействия относительно селективны для бактериальных рибосом, поскольку структурные различия снижают сродство лекарств к эукариотическим рибосомам и позволяют в целом безопасно использовать их у человека [26]. Аминогликозиды вызывают индуцированную антибиотиками нервно-мышечную блокаду, которая может привести к снижению постсинаптической чувствительности к ацетилхолину или снижению высвобождения ацетилхолина в присутствии неомицина или гентамицина, в частности [27].Даже в категории аминогликозидов гентамицин обладает наивысшей эффективностью с точки зрения нервно-мышечной блокирующей активности [28]. Сообщалось, что из аминогликозидов гентамицин, неомицин, стрептомицин, тобрамицин и канамицин иногда вызывают клинически значимую мышечную слабость у пациентов без миастении [27]. Большинство данных указывает на то, что аминогликозиды обладают как пре-, так и пост-функциональным блокирующим действием, но снятие блокады кальцием или антихолинэстеразными агентами непредсказуемо [29].Токсичность аминогликозидов является более серьезной проблемой для недоношенных и новорожденных, и это в основном связано с незрелостью почечной системы и, таким образом, приводит к увеличению периода полужизни аминогликозидов в сыворотке крови. Увеличенный период полужизни в сыворотке проявляется в виде нефротоксичности, ототоксичности, а также вызывает нервно-мышечную блокаду, приводящую к мышечной слабости, генерализованной гипотонии, что в конечном итоге делает токсичность аминогликозидов дифференциальным диагнозом синдрома гибкого младенца.
Аминогликозиды также противопоказаны при синдромах, подобных миастении, и детскому ботулизму, поскольку эти препараты имеют тенденцию к ухудшению состояния.Синдромы, подобные миастении, и детский ботулизм являются расстройствами нервно-мышечного соединения, как объяснено выше в статье, и поскольку аминогликозиды также могут вызывать нервно-мышечную блокаду, такие препараты могут усугублять гипотонию, присутствующую в этих состояниях. Среди различных лекарств разные типы аминогликозидов воздействуют на нервно-мышечный переход в разных точках; в то время как некоторые могут влиять на пресинаптическое высвобождение ацетилхолина, другие могут уменьшать количество рецепторов ацетилхолина, присутствующих на постсинаптической мембране.Многие исследования на животных in vitro и in vivo показали, что аминогликозидные антибиотики потенцируют действие недеполяризующих миорелаксантов, и эти результаты коррелировали у людей во многих сообщениях о случаях, когда аминогликозидные антибиотики либо увеличивали продолжительность действия миорелаксантов, либо вызывали рецидив вызванной нейромышечной блокады. d-тубокурарином, панкуронием или векуронием после отмены блока [30]. Вялый паралич, преобладающий в результате нервно-мышечной блокады аминогликозидов, встречается редко, хотя наибольший риск связан с быстрым внутривенным введением аминогликозидов.Аминогликозидные антибиотики, наряду с блокаторами кальциевых каналов, препятствуют перемещению ионов кальция через кальциевые каналы мембран двигательных нервных окончаний, ингибируя высвобождение ацетилхолина в синаптической щели, и, таким образом, могут привести к угнетению дыхания, длительному апноэ и / или вялому параличу. [31].
Рисунок представляет собой изображение проявления и патогенеза токсичности аминогликозидов. Аминогликозиды обычно назначают младенцам, у которых есть подозрение или подтвержденный случай сепсиса и менингита, и это вызывает большее беспокойство у недоношенных младенцев.Патология нефротоксичности в первую очередь затрагивает проксимальные канальцы, основное место скопления лекарств, но может контролироваться клинически с помощью гидратационной терапии, так что пациенты обычно восстанавливают нормальную функцию почек после прекращения лечения аминогликозидами [32]. С другой стороны, ототоксичность, вызванная аминогликозидами, проявляется как необратимая двусторонняя сенсоневральная потеря слуха, начинающаяся на высоких частотах (кохлеотоксичность), или как любая комбинация головокружения, тошноты, рвоты, нистагма и атаксии (вестибулотоксичность) [26].Действие аминогликозидов на нервно-мышечное соединение все еще изучается, поскольку две главные проблемы токсичности аминогликозидов — это ототоксичность и нефротоксичность. Как упоминалось ранее, разные аминогликозиды имеют тенденцию влиять на нервно-мышечные соединения на разных уровнях — пресинаптическом или постсинаптическом. Воздействие на пресинаптическом конце связано с уменьшением высвобождения ацетилхолина, а воздействие на постсинаптическом окончании связано со снижением чувствительности рецепторов ацетилхолина.В конечном итоге аминогликозиды вызывают нервно-мышечную блокаду, вызывая снижение ацетилхолина и снижение чувствительности к присутствующему ацетилхолину. Снижение уровня ацетилхолина в нервно-мышечном соединении вызывает симптомы, похожие на миастению, в частности вызывая вялый паралич и фатальное угнетение дыхания. Вялый паралич и угнетение дыхания — это симптомы, связанные с токсичностью аминогликозидов, которые делают их дифференциальным диагнозом синдрома вялого младенца.Воздействие аминогликозидов на нервно-мышечный переход полностью отменяется введением хлорида кальция [31]. В моделях на животных было показано, что нервно-мышечная блокада быстро устраняется введением глюконата кальция, и в некоторых случаях только поддерживающая терапия может устранить блокаду [31].
Проявление и патогенез токсичности аминогликозидов у младенцев и новорожденных
Токсичность магния
Повышенные уровни магния могут наблюдаться у новорожденных после лечения материнской эклампсии сульфатом магния или после применения антацидов магния, что приводит к новорожденным у ребенка-энцефалопата с гипотонией, подавленными глубокими сухожильными рефлексами, вздутием живота из-за непроходимости кишечника и нарушениями сердечного ритма [6].Гипермагниемия определяется как концентрация магния в сыворотке выше 1,15 ммоль / л (2,8 мг / дл) [33]. Женщины с преэклампсией подвержены риску развития судорог, которые связаны с неблагоприятными исходами для матери и плода, поэтому матерям с эклампсией назначают противосудорожные препараты, такие как сульфат магния, чтобы снизить риск судорог и улучшить состояние здоровья. исход [34]. Неонатальная гипермагниемия может быть вызвана повышенным содержанием магния, например, приемом сульфата магния матери, терапией магнием новорожденным или снижением почечной экскреции магния из-за недоношенности или асфиксии [35].После введения около 40% магния плазмы связывается с белками, а несвязанный ион магния диффундирует во внесосудистое-внеклеточное пространство, в кости, через плаценту и оболочки плода, в плод и околоплодные воды [36]. Из-за присутствия ионов магния в околоплодных водах младенец не только получает магний через плодные оболочки, но также активно поглощает магний через околоплодные воды. Младенцы, рожденные от матерей с преэклампсией или эклампсией, получавших сульфат магния, могут иметь гипермагниемию, проявляющуюся генерализованной гипотонией, апноэ, брадикардией, затрудненным кормлением и, в тяжелых случаях, респираторным дистресс-синдромом и даже может имитировать септический шок [33].Комбинация симптомов у младенцев может быть описана как синдром вялого младенца. Трудности с кормлением и респираторный дистресс можно отнести к генерализованной гипотонии, вызывающей снижение мышечного тонуса и, следовательно, уменьшение мышечных движений. Известно, что магний инактивирует ацетилхолин в нервно-мышечном соединении, особенно в дыхательных мышцах, и не влияет напрямую на мозг [2,33]. В нервно-мышечном соединении сульфат магния снижает количество высвобождаемого ацетилхолина, снижает чувствительность концевой пластинки к ацетилхолину и снижает возбудимость мышечной мембраны, таким образом, вызывая слабость скелетных мышц и респираторный дистресс [37].Поступление кальция в пресинаптический терминал необходимо для высвобождения ацетилхолина, а магний конкурентно блокирует поступление кальция [38].
Рисунок представляет собой изображение патогенеза и проявлений, а также токсичности магния для новорожденных. Как показано на рисунке звездочкой, прием сульфата магния матери является наиболее частой причиной токсичности магния у новорожденного. Комбинация симптомов, в частности генерализованная гипотония, заставляет гипермагниемию быть дифференциальным диагнозом синдрома гибкого младенца.Lipsitz и English (1967) сообщили о угнетении дыхания и гипорефлексии у небольшой группы новорожденных от матерей, получавших внутривенное введение MgSO4 [39]. Следует отметить, что тяжесть гипотонии, которая преобладает у пораженного ребенка, будет очень зависеть от уровня сывороточного магния, который проникает через плацентарный барьер и доставляется ребенку. Для большинства младенцев лечение гипермагниемии — это тщательный мониторинг и поддерживающая терапия, в то время как организм выводит излишки магния с мочой [33].Внутривенные жидкости также могут быть введены для оптимизации гидратации и увеличения скорости мочеиспускания, или могут быть назначены петлевые диуретики, чтобы помочь в выведении излишка магния почками [33,37]. В острых случаях внутривенное введение кальция также может быть прямым ингибитором магния [33]. При соответствующем лечении и после того, как избыток магния будет устранен, симптомы и проявления синдрома вялого младенца исчезнут. Общая гипотония, гипорефлексия и трудности с кормлением станут менее частыми и со временем исчезнут.
Проявление и патогенез магниевой токсичности у новорожденных
Гиперкалиемия
Гиперкалиемия присутствует почти у 52% недоношенных детей с массой тела при рождении менее 1000 г, а у детей с гиперкалиемией высок риск развития опасного для жизни сердечного приступа. аритмии [40]. Неолигурическая гиперкалиемия характеризуется чрезмерным увеличением концентрации калия в сыворотке через 24 часа после рождения и в основном обусловлена незрелостью работы натриевой (Na + ) / калиевой (K + ) помпы [41] .Ранняя гиперкалиемия могла быть вызвана накоплением ионов калия, переносимых через плаценту, перемещением ионов калия из внутриклеточного во внеклеточное пространство у младенца из-за неисправности Na + / K + помпа и ингибирование секреции ионов калия в дистальных отделах почечной трубки [42]. Неолигурическая гиперкалиемия недоношенного ребенка является результатом потери калия во внеклеточное пространство в такой степени, которая происходит только в первые дни после рождения у очень недоношенных детей, и было высказано предположение, что эта потеря калия является вторичной по отношению к незрелая функция насоса Na + / K + [40].Другим объяснением причины раннего начала гиперкалиемии является гиперкалиемия матери, вызванная гипермагниемией, поскольку, как правило, концентрация ионов K + в плазме плода выше, чем концентрация в плазме крови матери [42]. Причины гиперкалиемии у младенцев многочисленны, поэтому выявить одну конкретную причину гиперкалиемии сложно. Причины гиперкалиемии в младенчестве включают острый гемолиз, заболевания почек и гормональные нарушения [43]. В этой статье мы сосредоточимся на причине гиперкалиемии в нервно-мышечном соединении, и с этой целью мы сосредоточимся на том, как материнская гипермагниемия также может вызывать гиперкалиемию у младенца.
Калий — второй по распространенности катион в организме, около 98% калия находится внутри клетки, а 2% калия — во внеклеточной жидкости, где концентрация строго регулируется [44]. Магний является модулятором ионно-транспортных систем во многих тканях, а гипермагниемия ингибирует транспорт ионов K + из внеклеточного во внутриклеточное пространство через насос Na + / K + [42]. Кроме того, гипермагниемия подавляет секрецию ионов K + в дистальной почечной трубке наружным мозговым каналом K + (ROMK) почек, который является внутренним выпрямляющим каналом K + , ответственным за базальную секрецию ионов K + [42,45 ].В случае гипермагниемии матери и плода основной механизм этой гиперкалиемии в основном предполагается вторичным по отношению к гипермагниемии и последующему нарушению работы Na + / K + -АТФазы и ингибированию секреции во внешнем мозговом веществе почек K + (РОМК) канал [42]. Наличие гиперкалиемии вызывает расстройства нервно-мышечного соединения у этих младенцев, так что во время потенциала действия фаза реполяризации удлиняется. Из-за продолжительной фазы реполяризации следующий потенциал действия проявляется гораздо дольше.Из-за более длительного рефрактерного периода и неспособности следующего потенциала действия генерироваться с такой же величиной, младенец будет проявлять мышечную слабость и, следовательно, гипотонию. В конечном счете, следует отметить, что гиперкалиемия не приводит напрямую к проявлению синдрома вялого младенца, но поскольку она вызывает мышечную слабость и паралич, она может быть связана с возникновением гипотонии, которая в значительной степени связана с синдромом вялого младенца.
На рисунке представлено проявление неонатальной гиперкалиемии.Важно помнить, что, несмотря на то, что является причиной неонатальной гиперкалиемии, симптомы и проявления будут относительно схожими, поскольку конечной проблемой становится повышение уровня калия в сыворотке, которое вызывает эти симптомы. Нарушения электрокардиограммы (ЭКГ), наблюдаемые при повышении уровня калия, включают пиковые зубцы T с последующим уменьшением амплитуды зубца R, расширенный комплекс QRS и удлиненный интервал PR [44]. Эти отклонения ЭКГ приводят к опасным для жизни сердечным аритмиям, и это основная причина, по которой срочная диагностика гиперкалиемии у младенцев очень важна.Как упоминалось ранее, мышечный паралич и слабость происходят из-за длительной фазы реполяризации во время действия потенциала действия, что приводит к задержке возникновения следующего потенциала действия. Снижение величины потенциалов действия из-за продления фаз реполяризации вызывает мышечную слабость, которая в конечном итоге может привести к параличу. При этом этот тип проявления синдрома вялого младенца обратим, поскольку лечение гиперкалиемии снижает уровень калия в сыворотке; таким образом, обращая вспять симптомы.Лечение гиперкалиемии приводит к тому, что длительная фаза реполяризации снова становится нормальной, тем самым сокращая рефрактерный период. Цели лечения гиперкалиемии — нейтрализовать сердечные эффекты калия, обратить симптомы и вернуть уровень калия в сыворотке к норме, избегая при этом чрезмерной коррекции [45]. Во-первых, кальций вводится, чтобы противодействовать воздействию избытка кальция на сердце [44]. Во-вторых, лекарства могут использоваться для перемещения калия из внеклеточных во внутриклеточные компартменты, и, наконец, для удаления калия из организма используются обменные смолы, диуретики или диализ [40,44].Лечение гиперкалиемии устранит синдром гибкого младенца, тем самым сделав синдром гибкого младенца обратимым.
Проявление и патогенез неонатальной гиперкалиемии
Информация о здоровье детей: Низкий мышечный тонус
Мышечный тонус — это величина напряжения (или сопротивления движению) в мышцах. Наш мышечный тонус помогает нам удерживать тело в вертикальном положении, когда мы сидим и стоим. Изменения мышечного тонуса — вот что позволяет нам двигаться. Мышечный тонус также способствует контролю, скорости и количеству движений, которые мы можно добиться.
Низкий мышечный тонус используется для описания гибких мышц, что также известно как гипотония. Детям с низким мышечным тонусом, возможно, потребуется приложить больше усилий, чтобы мышцы двигались правильно, когда они занимаются какой-либо деятельностью. Им также может быть трудно сохранять хорошую осанку во время сидения. или стоя. У многих детей с низким мышечным тонусом наблюдается задержка общего моторного развития (например, катание, сидение, ходьба).
Низкий мышечный тонус может быть вызван проблемами с нервами или мышцами.Часто низкий мышечный тонус бывает идиопатическим, что означает, что причина неизвестна.
Признаки и симптомы пониженного мышечного тонуса
Если у вашего ребенка низкий мышечный тонус, его мышцы могут казаться шаткими с рождения. Ваш ребенок может:
- кажутся вялыми, когда вы их поднимаете
- имеют повышенную гибкость в суставах
- имеют плохую осанку
- легко устают (имеют низкую выносливость) из-за дополнительных усилий, которые им приходится прилагать для активации своих мышц или сохранения осанки
- не обладают большой силой в мышцах
- имеют задержки в достижении основных моторных вех, таких как перекатывание, сидение, ползание или ходьба.
Когда обращаться к врачу
Иногда низкий мышечный тонус диагностируется вскоре после рождения при осмотре новорожденного или при осмотре матери и ребенка. В других случаях низкий мышечный тонус становится очевидным позже, обычно, когда становится более очевидной задержка в развитии крупной моторики. Если вас беспокоит тонус мышц, обратитесь к медсестре по охране здоровья матери и ребенка или терапевту.
Вас могут направить к педиатру, который обследует и исследует возможные основные причины низкого мышечного тонуса.Эрготерапевт или физиотерапевт могут быть привлечены, чтобы проконсультировать по лечению и действиям, которые помогут улучшить мышечный тонус вашего ребенка.
Средство для снижения мышечного тонуса
Большинство детей с идиопатическим низким мышечным тонусом со временем естественным образом улучшаются без какого-либо длительного воздействия на их физическую силу и способности. Однако некоторые люди могут испытывать мышечную слабость в зрелом возрасте.
Физиотерапевт или эрготерапевт может предложить стратегии и предложения, которые помогут вашему ребенку добиться максимального мышечного тонуса.
Разминка может улучшить выносливость вашего ребенка, помогая активировать мышцы. Важно побуждать вашего ребенка каждый день выполнять разминку. Хотя эти занятия не приведут к постоянному изменению мышечного тонуса вашего ребенка, они помогут вашему ребенку узнать каково это делать повседневные дела в более устойчивой позе. Сделайте занятия веселыми и увлекательными, так как это поможет повысить бдительность и мышечный тонус вашего ребенка.
Например, подпрыгивание на мини-батуте перед тем, как сесть за стол для рисования, может помочь вашему ребенку сидеть прямо, а не сутулиться.Если ваш ребенок сутулится после того, как начал какое-либо действие, попросите его прекратить то, что он делает, и попросите его сделать 10 звездных прыжков, чтобы активировать мышцы.
Выдавливание и раскатывание пластилина перед написанием может помочь вашему ребенку удерживать карандаш и писать в течение более длительного периода времени.
Ваш физиотерапевт или эрготерапевт порекомендует подходящие упражнения для разминки, но есть и другие предложения:
- Космический бункер — поощряйте вашего ребенка подпрыгивать на космическом бункере на заднем дворе или вверх и вниз по коридору.
- Бег на месте, топание, прыжки со звездой, прыжки со скакалкой.
- Ползание, прогулки с крабами, прогулки с медведями, кроличьи прыжки — сделайте это увлекательным занятием, установив полосу препятствий, эстафету или гонку.
- Перетягивание каната — используйте шнур от халата или скрутите полотенце, чтобы сделать веревку. Играйте с ребенком в перетягивание каната, сидя, стоя или на коленях.
- Играйте в игры с мячом — ловите, бросайте, подпрыгивайте, прицеливание.
- Газетная скрутка — скручивание газетных листов в шарики.Как только несколько мячей будут сделаны, попросите вашего ребенка бросить их в мусорное ведро или в мишень.
- Реле для щипцов — берите маленькие игрушки или предметы с помощью щипцов, бегите и кладите их в контейнер.
- Бутылочки с распылителем — поливайте растения или делайте рисунки, разбрызгивая воду на бетон.
- Армресты — сядьте напротив ребенка, положив локти на стол. Держите друг друга за руки и поощряйте ребенка сопротивляться вашему сопротивлению.
Ключевые моменты, которые следует запомнить
- Низкий мышечный тонус используется для описания гибких мышц.Это также называется гипотонией.
- Дети с низким мышечным тонусом могут иметь повышенную гибкость, плохую осанку и легко уставать.
- Разминка может повысить мышечный тонус за счет активации мышц. Ваш ребенок должен делать разминку каждый день.
Для получения дополнительной информации
- Обратитесь к своему врачу, медсестре по охране здоровья матери и ребенка, терапевту или физиотерапевту.
Общие вопросы, которые задают нашим врачам
Вырастет ли мой ребенок из-за низкого мышечного тонуса?
Большинство детей с низким мышечным тонусом демонстрируют более медленные грубого моторного развития, но в конечном итоге со временем догонит своих сверстников.Иногда причиной гипотонии может быть основное заболевание. Если твой ребенка как основное заболевание, обсудите это с врачом вашего ребенка.
Что такое синдром гибкого ребенка?
Синдром гибкого ребенка — это вообще не синдром. Это скорее способ описания новорожденного ребенка с низким мышечным тонусом. Термин «синдром» может быть неприятным для некоторых родителей, и поэтому его использование не рекомендуется.
Если мой ребенок быстро устает от повседневных занятий занятия, неужели разогревающие занятия не утомляют его еще больше?
Нет, потому что разминка тренирует мышцы активировать быстрее и поддерживать эту активность дольше.Например, разминка может помочь мышцам вашего ребенка привыкнуть положение, например, стоя в хорошей позе.
Разработано отделением трудотерапии Королевской детской больницы. Мы признательны потребителям и опекунам RCH.
Отзыв написан в сентябре 2018 г.
Kids Health Info поддерживается Фондом Королевской детской больницы.


 От ладошек поднимайтесь вверх к плечам. Суставы и локтевые ямки обходите.
От ладошек поднимайтесь вверх к плечам. Суставы и локтевые ямки обходите. Гладьте аккуратно, слегка касаясь кожи. Малыш будет выгибаться от таких прикосновений, что очень полезно.
Гладьте аккуратно, слегка касаясь кожи. Малыш будет выгибаться от таких прикосновений, что очень полезно.