Молочница на 3-м триместре беременности: симптомы и причины
Молочница на 3-м триместре беременности: симптомы и причины
Из всех незначительных осложнений беременности вагинальная молочница является одним из самых распространенных. По статистике, большинство женщин имели как минимум один эпизод вагинальной молочницы в своей жизни до беременности.
Ее также называют вагинальным кандидозом или монилиазом. Молочница очень часто возникает во время беременности, однако нет никаких доказательств того, что она вредит развитию ребенка.
Неистовство гормонов, изменения вагинального pH, рациона и метаболизма объясняют, почему кандидоз поражает большинство будущих мамочек. Женщины хорошо знакомы с симптомами вагинальной молочницы и почти сразу пытаются от нее избавиться с помощью аптечных препаратов.
О женщинах, которые страдают молочницей четыре и более раз в год, говорят, что у них рецидивирующий кандидоз. Если во время беременности молочницу не удается устранить обычными средствами, придется применять альтернативные варианты лечения.
Что вызывает вагинальную молочницу?
Молочницу вызывает дрожжевой гриб Candida Albicans. Это простой одноклеточный организм, которым легко заразиться, но довольно трудно уничтожить. Большинство женщин являются носителями Candida ssp, которые спокойно живут на коже и во влагалище. Их держат под контролем «хорошие» бактерии. При благоприятных для себя условиях, таких как изнурение, беременность или прием антибиотиков, Candida стремительно размножается и развивается в полноценную инфекцию.
Молочница может долго дремать в вашем теле, просто ожидая случая для новой вспышки. Во время беременности Ph-баланс влагалища становится более щелочным и менее кислым. По сути, он становится сладким из-за накопления в клетках влагалища гликогена, который так любят Candida. Вот почему женщины с неконтролируемым диабетом очень склонны к молочнице.
Во время беременности часто увеличиваются влагалищные выделения, что создает постоянную влажную среду.
Candida процветает в теплых влажных условиях, и влагалище – идеальное место для ее размножения. Также развитию молочницы способствуют гормональные изменения во время беременности, в частности, высокий уровень эстрогена.
Женщины, которые имеют ослабленную иммунную систему, принимают стероиды или проходят химиотерапию, также попадают в группу риска.
Каковы симптомы вагинальной молочницы?
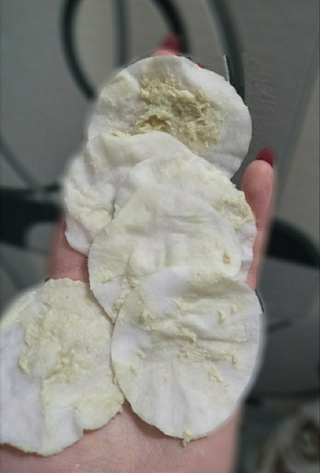
Влагалищные выделения белого цвета с творожной текстурой.
Интенсивный вагинальный зуд, который не позволяет сосредоточиться на чем-то еще.
Вагинальная боль и раздражение.
Боль, жжение во время мочеиспускания, особенно если возникает отек вагинальных тканей и губ.
Может ли молочница помешать зачатию?
Нет, молочница не влияет на фертильность и не вызывает осложнений во время беременности. Распространение вагинального кандидоза ограничивается участком слизистой влагалища и кожей вокруг него.
Повредит ли молочница моему ребенку в утробе?
Нет никаких доказательств того, что кандидоз может навредить будущему ребенку. Candida не проникает в матку и преимущественно ограничивается влагалищем и кожей вокруг него.
Может ли вагинальная молочница навредить новорожденному малышу?
Если во время вагинальных родов у вас был кандидоз, существует риск заражения грибком и малыша – чаще всего молочница развивается в ротовой полости (формируются белые бляшки или пленка), реже – в паху. Ребенок также может заразиться Candida во время грудного вскармливания, если у вас молочница на сосках. Но не волнуйтесь: все эти состояния поддаются лечению и очень хорошо реагируют на антигрибковые кремы и капли.
Выделения во время беременности
07.11.2018
Беременность — новый этап в жизни каждой женщины, который приносит неизведанные ранее ощущения и порой переживания о своём здоровье или здоровье малыша. Один из самых часто задаваемых вопросов, с которым сталкивается гинеколог в своей практике, это нормальные выделения из влагалища.
Во время беременности нормальные выделения светлые, белого цвета, могут быть немного желтоватыми, без неприятного запаха. Зачастую увеличивается количество выделений. Очень часто у беременных появляются белые творожистые выделения, которые вызывает грибок Candida, известный как молочница. Во время беременности происходят гормональные изменения, которые влияют также и на микрофлору влагалища. Если появляются жёлтые или зеленоватые выделения с неприятным запахом, зуд, жжение, обязательно необходимо проконсультироваться с гинекологом. Такие выделения могут быть вызваны инфекцией во влагалище или инфекциями, которые передаются половым путём.
Обязательно нужно проинформировать гинеколога, если во время беременности появляются кровянистые выделения. Примерно у 20% будущих мам на раннем сроке беременности бывают мажущие кровянистые выделения. Они могут быть разного оттенка, от светло-розового до тёмно-коричневого. В небольшом количестве их можно заметить на туалетной бумаге, и они безболезненные.
 Обычно такие выделения не связаны с плохим исходом беременности и она протекает нормально до самых родов. Но всё же кровянистые выделения могут быть связаны с осложнениями беременности, особенно если они появляются во II или III триместре.
Обычно такие выделения не связаны с плохим исходом беременности и она протекает нормально до самых родов. Но всё же кровянистые выделения могут быть связаны с осложнениями беременности, особенно если они появляются во II или III триместре.Если появляются ярко-красные выделения, в большом количестве, длятся дольше одного дня и сопровождаются болью внизу живота, необходимо срочно связаться с гинекологом. Кровотечение может свидетельствовать о риске прерывания беременности. При кровотечении на раннем сроке беременности необходимо исключить внематочную беременность, которая нередко угрожает жизни женщины и требует неотложной медицинской помощи. Кровотечение во II и III триместре беременности угрожает не только жизни мамы, но и малыша. Самые частые причины кровотечения на этих сроках — это такие неотложные состояния, как предлежание плаценты, отслоение плаценты, разрыв матки.
Очень важно в случае кровотечения как можно быстрее обратиться за помощью к гинекологу, так как только доктор сможет правильно оценить состояние беременной женщины и малыша, а также разработать необходимый план действий.

Центр стволовых клеток iVF Riga каждый месяц проводит бесплатные лекции для будущих мам. Лекцию о подготовке к родам и про стволовые клетки читают сертифицированная акушерка и специалист центра стволовых клеток. Узнать о предстоящих лекциях можно на сайте, а также на нашей странице в Facebook.
Ведение и наблюдение беременности в Москве. Гинекология. / Диламед
Наша клиника обеспечивает:
- постоянную связь с лечащим врачом;
- полное обследование;
- услуги дневного стационара;
- выдачу необходимой документации (обменной карты, больничного листа).
Ведение беременности
Ведение беременности — существенный этап в жизни женщины. Для квалифицированного наблюдения за течением беременности мало одного опыта — надо также излучать искреннюю заботу. Только в доброжелательной обстановке и с чувством полной уверенности женщина сможет подготовиться к нормальным родам.
Ваш лечащий врач поможет выяснить все связанные с ведением беременности нюансы, устранить риск возникновения проблем или решить существующие, выбрать родильный дом и продолжить наблюдение за состоянием здоровья после родов. Если необходимо, то после родов врач поможет подобрать наиболее подходящее вам средство контрацепции.
Если необходимо, то после родов врач поможет подобрать наиболее подходящее вам средство контрацепции.
Профилактика и лечение
Профилактика и лечение – еще одно направление работы нашей клиники. Немалую роль в сохранении здоровья женщины играет своевременное выявление и лечение гинекологических заболеваний, нарушений в работе молочных желез, щитовидной железы.
Кроме того, направление «Профилактика и лечение» включает в себя планирование беременности. Специалистами нашего Центра разработаны методики подготовки к беременности. В рамках программы подготовки исключают половые инфекции у супругов (если такие имеются), проводится УЗИ, гормональные и, когда возникает необходимость, иммунологические исследования.
Женщины с неблагоприятным анамнезом (самопроизвольные выкидыши, прерывание беременности по типу замершей, рождение ребенка, имеющего пороки развития или с болезнью Дауна) проходят генетическое обследование.
Кроме того, в нашей клинике женщины могут пройти лечение различных гинекологических заболеваний, таких как: нарушение менструального цикла, воспалительные заболевания, эрозия шейки матки, бесплодие.
По ряду этих заболеваний нашими специалистами также разработаны программы по обследованию и лечению.
Нежелательная беременность
При наступлении нежелательной беременности ваш лечащий врач поможет выбрать наиболее безопасный для вас вариант прерывания беременности (операционный или медикаментозный) и затем порекомендует оптимальный метод контрацепции.
Двери нашего Медицинского Центра всегда открыты для вас. У нас вы получите квалифицированную помощь и искреннюю заботу о здоровье!
Молочница на 30-34 неделе беременности
30 неделя беременности, молочница – это все взаимосвязано, так как иммунитет в женском организме ослаб, и именно этого момента и «поджидает» Кандида – грибок, который порождает молочницу.
Потому при обнаружении симптомов кандидоза не стоит паниковать. Нужно записаться на прием к врачу, пройти обследование и пролечиться. Дело в том, что во время беременности организм претерпевает огромное количество изменений, в том числе и снижение иммунитета.
И как только среда становится благоприятной для грибка, он начинает моментально размножаться. Проявляется творожистыми выделениями, сопровождающихся кисловатым запахом, зудом и жжением половых органов.
Спровоцировать на 32 недели беременности молочницу может даже неправильное питание, лечение антибиотиками, стресс и пр.
Однако ни в коем случае не стоит заниматься самолечением. Дело в том, что симптоматика молочницы схожа с другими инфекционными заболеваниями. А значит, не стоит гадать, так как результаты покажут анализы.
К тому же, даже 34 неделя беременности и молочница – это уже не исключение. А лечиться нужно очень осторожно, чтобы не нанести вред ребенку. Чаще всего врачи назначают препараты местного применения, такие как: свечи, вагинальные таблетки, мази и кремы. Хотя нередко, опытные специалисты прибегают к рецептам народной медицины.
Собственно, и не удивительно. Ведь если молочница обнаружена на ранних стадиях, то ее проще и быстрее вылечить, причем без применения химии. К тому же, народная медицина – это только природные продукты, которые практически не имеют побочного эффекта.
К тому же, народная медицина – это только природные продукты, которые практически не имеют побочного эффекта.
Также хочется отметить, что не стоит запускать это заболевание, потому что последствия могут быть непредсказуемыми. К примеру, при иммунодефиците и запущенной молочнице может случиться смерть плода. В редких случаях бывает внутриутробное заражение ребенка. Кроме того, если молочницу не вылечить до родов, то можно малыша заразить во время самих родов.
Таким образом, получается, даже
В избежании подобных эксцессов, необходимо кандидоз лечить своевременно. Тогда и беременность будет протекать без осложнений, и ребенок родится здоровеньким.
comments powered by HyperComments
Свечи пимафуцин при беременности — инструкция по применению, противопоказания и отзывы
Молочница тревожит большинство беременных женщин уже на самых ранних сроках. В зависимости от того, насколько сильно она выражена, на каком сроке и в какой форме протекает, врачи назначают самые разные препараты для ее лечения. Но наиболее безопасным среди всех, да и вообще одним из немногих разрешенных для лечения молочницы в период вынашивания ребенка, является Пимафуцин.
В зависимости от того, насколько сильно она выражена, на каком сроке и в какой форме протекает, врачи назначают самые разные препараты для ее лечения. Но наиболее безопасным среди всех, да и вообще одним из немногих разрешенных для лечения молочницы в период вынашивания ребенка, является Пимафуцин.
Свечи Пимафуцин при беременности: инструкция
Пимафуцин — известный и широко применяемый препарат для лечения заболеваний, вызванных дрожжеподобными грибами. Чаще всего Пимафуцин применяют в гинекологии и акушерстве — для лечения и профилактики молочницы, а также в качестве терапии при других вагинальных инфекциях и грибковых заболеваниях.
Препарат выпускается в нескольких формах — в виде таблеток, крема и вагинальных свечей. Беременным женщинам обычно рекомендуется последняя форма выпуска.
Свечи Пимафуцин необходимо вводить глубоко во влагалище один раз в сутки — лучше всего после гигиенических процедур перед сном. Это удобнее всего делать лежа. Длительность лечения Пимафуцином определяется врачом в индивидуальном порядке. Но общим для всех правилом является продолжение лечения еще в течение 2-3 суток после исчезновения симптомов кандидоза.
Но общим для всех правилом является продолжение лечения еще в течение 2-3 суток после исчезновения симптомов кандидоза.
На время использования свечей Пимафуцин половые контакты следует исключить во избежание раздражения половых органов партнера.
Свечи Пимафуцин: можно ли применять во время беременности
Действующее вещество Пимафуцина — натамицин. Хоть он и принадлежит к группе антибиотиков широкого спектра действия, бояться его все же не стоит. Натамицин практически не всасывается из ЖКТ, с поверхности кожи и слизистых оболочек, то есть не попадает в кровь, а значит, и к плоду во время развития беременности. Хотя побочные действия все же имеются: возможно легкое раздражение, отек, зуд, ощущение жжения при применении суспензии, крема, вагинальных свечей. А при использовании суппозиториев не исключены также тошнота, рвота, расстройство стула. Но фармацевты заверяют, что такие случаи на практике — редкость.
Следует учитывать, что если в прошлом у вас уже отмечались аллергические реакции на Пимафуцин, то сейчас его применять нельзя. Зато индивидуальная непереносимость компонентов препарата является единственным указанным в инструкции противопоказанием к применению этих свечей. Они могут применяться даже в педиатрической практике — для лечения детской категории пациентов, и не запрещены к применению в период грудного вскармливания.
Зато индивидуальная непереносимость компонентов препарата является единственным указанным в инструкции противопоказанием к применению этих свечей. Они могут применяться даже в педиатрической практике — для лечения детской категории пациентов, и не запрещены к применению в период грудного вскармливания.
Свечи Пимафуцин нетоксичны даже в больших дозах, заверяют фармацевты. Для того чтобы свечи подействовали, необходимо пройти длительный курс лечения Пимафуцином. Впрочем, здесь все индивидуально. Многие женщины спасаются одной свечкой в две недели и остаются очень довольными. А другим Пимафуцин не помогает абсолютно или имеет очень кратковременный эффект. Есть и такие, которые после применения этих свечей и вовсе отмечают ухудшение состояния. Так что, возможно, этот препарат вам и не подойдет. К слову, некоторые врачи считают Пимафуцин устаревшим средством и не назначают его больше. А некоторые и вовсе заверяют, что он небезопасен, и рекомендуют применять эти свечи только в крайне редких случаях.
Хотя большинство гинекологов все же считает, что для вас и для плода Пимафуцин абсолютно безвреден. Но, как видим, не факт, что он будет эффективен. Впрочем, учитывая, что среди всех остальных препаратов Пимафуцин считается наиболее безопасным в период беременности, попробовать, пожалуй, все же стоит. Но только в том случае, если лечение действительно необходимо. И среди других форм Пимафуцина предпочтение следует отдавать все же именно свечам.
Специально для beremennost.net – Елена Кичак
Свечи пимафуцин при беременности: отзывы
Я беременна, продолжаю болеть молочницей. Это нормально?
Заболеть молочницей во время беременности — очень распространенная проблема, и она может стать настоящей неприятностью, если повторяется снова и снова. Во время беременности повышается уровень гормона эстрогена, который способствует развитию молочницы. Это также затрудняет избавление от него и увеличивает вероятность его повторения.
Если у вас частые приступы молочницы, обратитесь к терапевту. Вам может потребоваться более длительный курс лечения или другое лечение.
Имейте в виду, что во время беременности количество выделений из влагалища является нормальным.Это легко спутать с молочницей. Если у вас молочница, выделения будут густыми и белыми по консистенции, немного напоминающими творог. Вы можете чувствовать зуд вокруг влагалища и болезненные ощущения, когда вы мочитесь или во время секса. Если вы не уверены, что является нормальным, обратитесь к своему терапевту или акушерке для подтверждения.
Рецидив молочницы во время беременности может быть признаком гестационного диабета, когда в крови слишком много сахара. Высокий уровень сахара в крови может создать благоприятные условия для развития молочницы. Если ваш терапевт или акушерка обеспокоены тем, что молочница связана с гестационным диабетом, она предложит пройти тест, чтобы выяснить это. Этот тест называется тестом на толерантность к глюкозе, и он проверяет, как ваше тело регулирует уровень сахара.
Если молочница вызвана гестационным диабетом, состояние должно улучшиться после того, как вы сможете контролировать уровень сахара в крови.
А пока вы можете попробовать эти средства самопомощи в дополнение к лечению молочницы:
- Нанесите смягчающий увлажняющий крем на воспаленный участок.
- Ешьте натуральный живой йогурт, так как он может помочь восстановить надлежащий бактериальный баланс во влагалище.
- Тщательно вымойте руки до и после контакта с влагалищем и протрите спереди назад после посещения туалета.
- Носите нижнее белье из шелка или хлопка и свободную одежду и избегайте тесной или синтетической одежды, которая может создавать жаркие безвоздушные условия, которые позволяют молочнице процветать.
- Если у вас гестационный диабет, следуйте полученным советам по упражнениям и диете.
- Избегайте раздражающих веществ, таких как ароматизированная пена для ванн, салфетки и мыло. Вместо этого используйте воду и смягчающий заменитель мыла.

- Не обмывайте влагалище, так как это может только усугубить ситуацию.
- Используйте смазку во время секса, чтобы чувствовать себя более комфортно.
Узнайте больше о естественных средствах профилактики и лечения молочницы во время беременности.
Была ли у кого-нибудь молочница при родах?
Элизабет (20)
31.07.2011 в 11:51
спасибо, дамы.Значит, тогда во время беременности можно будет получить антибиотики. Я сразу займусь документом во вторник, чтобы посмотреть, смогу ли я их получить, но, как вы оба сказали, это не обязательно означает, что я передам их ребенку во время родов. подумайте, что ребенок скоро будет здесь, так как у меня появятся пятна крови. . Значит, тогда во время беременности можно будет получить антибиотики. Я сразу займусь документом во вторник, чтобы узнать, смогу ли я их получить, но, как вы оба сказали, это не обязательно означает, что я передам его ребенок во время родов.думаю, ребенок скоро будет здесь, так как у меня были пятна крови. 😯
😯
привет,
у меня такая же проблема, но потом антибиотики часто вызывают ухудшение молочницы, поэтому они посоветовали мне использовать пессарий лечение и крем, пока у меня не начнутся схватки, так как это, возможно, лучшее решение.
Элизабет (20)
08.02.2011 в 21:33
На прошлой неделе у меня взяли мазок, и он показал бактериальную инфекцию, вызванную молочницей. Сегодня мой врач назначил мне курс пенициллина, так что должно быть Ok.надеюсь, что это будет последний мой молочница, так как у меня вчера родился ребенок, и я действительно не хочу, чтобы он передался ей.
У меня было 2 партии 3xpessary лечения, и оно вернулось только через 2 дня, так что это, должно быть, серьезная инфекция, которая не исчезнет без антибиотиков.
Элизабет (20)
08.03.2011 в 12:18
Просто хочу сообщить вам обновленную информацию — сегодня я поговорил с моим доктором, который объяснил, что мои симптомы молочницы на самом деле были вызваны инфекцией стадии b, поэтому я м сейчас на пенициллин. поэтому я настоятельно рекомендую вам, дамы, проверить свои симптомы, так как этап группы B может быть очень опасным для младенцев, и часто вы не получаете никаких симптомов вообще.
поэтому я настоятельно рекомендую вам, дамы, проверить свои симптомы, так как этап группы B может быть очень опасным для младенцев, и часто вы не получаете никаких симптомов вообще.
sam34ohw
08.03.2011 в 17:43
В ответ наЭлизабет (20)
Просто даю вам быстрое обновление — сегодня поговорил с моим доктором, который объяснил, что мои симптомы молочницы на самом деле были вызваны этапом группы b инфекция, поэтому сейчас я принимаю пенициллин. поэтому я настоятельно прошу вас, дамы, проверить свои симптомы, так как этап группы b может быть очень опасным для младенцев, и часто вы не получаете никаких симптомов вообще.
У меня тоже стрептококк группы В, и меня забрали, потому что у меня продолжал болеть молочница. Меня лечили антибиотиками 3 раза, сейчас почти 37 неделя беременности, и они приходили и уходили на протяжении всей моей беременности, у всех врачей / акушерок и т. Д. Были разные представления о том, что нужно делать во время родов, я изучал это в ооооооо более подробно, и процедура NHS заключается в том, чтобы сделать тест через 36 недель, если он положителен на стрептококк, если они дадут вам внутривенные антибиотики во время родов, но если это не так, они не будут, ну, из-за того, что он может приходить и уходить в любой момент вы можете попросить вас лечиться с помощью внутривенных антибиотиков во время родов, что я делаю на всякий случай, так как это не стоит риска. Также они посоветовали мне немедленно отправиться в больницу, если мои воды уйдут, или в точке, где схватки будут 2 каждые десять минут, так как они хотят получить антибиотики в вашем организме и организме ребенка по крайней мере за 2 часа до рождения. Антибиотики не могут нанести вред ни ребенку, ни вам, поэтому нет никакого риска.
Также они посоветовали мне немедленно отправиться в больницу, если мои воды уйдут, или в точке, где схватки будут 2 каждые десять минут, так как они хотят получить антибиотики в вашем организме и организме ребенка по крайней мере за 2 часа до рождения. Антибиотики не могут нанести вред ни ребенку, ни вам, поэтому нет никакого риска.
Извините за длинное сообщение, но надеюсь, что оно поможет, так как я очень волновался, когда получил около миллиона разных мнений.
Элизабет (20)
08.03.2011 в 21:54
Спасибо, Саманта.Я не был уверен, получу ли я внутривенные антибиотики во время родов, так как я только вчера начал курс пенициллина, и я уже просрочен на 2 дня, но я собираюсь попросить их тоже, на всякий случай. это тревожно. Никогда не знал, что стрептококк B может вызвать у вас симптомы молочницы. Я рад, что теперь знаю и лечусь. Просто надеюсь, что он не передается ребенку. Я не оставлю слишком поздно, чтобы лечь в больницу, когда тогда начнутся роды. удачи вам. xx
xx
Aur29spk
08.04.2011 в 9:51
Это немного страшно.Strep B! Во время беременности у меня было гораздо больше инфекций, чем не было, это моя третья инфекция, и она снова здесь. Несколько месяцев назад мне сделали один крем и пессарий, которые прояснили ситуацию, но теперь они у меня снова, и мне нужен еще один. Срок сдачи 9 недель. Я беспокоился о молочнице, когда у меня начались схватки с другими, но каким-то образом это прояснилось ближе к концу.
sam34ohw
08.04.2011 в 12:10
В ответ наЭлизабет (20)
Спасибо samantha.i не был уверен, получу ли я внутривенные антибиотики во время родов, поскольку я только начал свой курс пенициллина вчера, и я уже просрочен на 2 дня, но я собираюсь попросить и их, на всякий случай.это беспокоит. я никогда не знала, что стрептококк b может вызвать симптомы молочницы. рад, что теперь знаю и лечусь. просто надеюсь, что он не передается ребенку. я не оставлю это слишком поздно, чтобы лечь в больницу когда начнутся роды, удачи вам. xxx
xxx
Не беспокойтесь, это все очень сложно, когда кажется, что никто не знает, каковы процедуры для чего-либо. Надеюсь, с родами все пройдет хорошо, и я уверена, что с ребенком тоже все будет хорошо, просто потребуй антибиотики, лол.
Удачи xx
kar61fuw
08.04.2011 в 12:19
Я сделал, и пессарий, который мне дали, запустил роды.Мой сын этого не понял. При рождении дочери молочницы у меня не было, но она все равно заболела. Старайтесь не волноваться.
Chr09unb
28.04.2014 в 11:35
Могу я просто сказать, что антибиотики не назначают при молочнице, так как это грибковая инфекция! Антибиотики обычно вызывают молочницу. Их дают при бактериальных инфекциях !!
Michelle L (1048)
06.07.2019 в 19:50
Я знаю, что многие из этих сообщений уже устарели, но я просто хочу поделиться этим.У меня было трое детей, и каждый раз на ВСЕЙ беременности у меня была молочница. По какой-то причине, что бы я ни использовал, это никогда не работало. Все известные бренды были бесполезны для меня, и в нескольких случаях я бросал свои кремы от молочницы о стену в отчаянии и злости, проклиная. Для меня было большим облегчением то, что сейчас, во время моей четвертой беременности (я знаю … я очень хочу), я наконец нашла что-то, что работает и не дает мне сойти с ума. Постоянный зуд сводил меня с ума, и даже специальные шелковые трусики, которые должны были помочь, не помогли.Мумие с животиком действительно охлаждают, когда я ее применяю, и не имеет ничего общего с тем, что я использовал раньше. Это не крем, а масло, звучит неаккуратно, но применять его довольно восточно. Хотя я не рекомендую вам надевать дорогие шелковые трусики при их использовании, так как они испортятся! Он прекратил зуд и выделения, и, насколько мне известно, молочница прошла.
Все известные бренды были бесполезны для меня, и в нескольких случаях я бросал свои кремы от молочницы о стену в отчаянии и злости, проклиная. Для меня было большим облегчением то, что сейчас, во время моей четвертой беременности (я знаю … я очень хочу), я наконец нашла что-то, что работает и не дает мне сойти с ума. Постоянный зуд сводил меня с ума, и даже специальные шелковые трусики, которые должны были помочь, не помогли.Мумие с животиком действительно охлаждают, когда я ее применяю, и не имеет ничего общего с тем, что я использовал раньше. Это не крем, а масло, звучит неаккуратно, но применять его довольно восточно. Хотя я не рекомендую вам надевать дорогие шелковые трусики при их использовании, так как они испортятся! Он прекратил зуд и выделения, и, насколько мне известно, молочница прошла.
Молочница при беременности — HSE.ie
Молочница — это воспаление влагалища и вульвы (наружных частей половых органов). Это вызвано дрожжевым грибком Candida.
Беременность увеличивает риск молочницы.
Молочница неудобна, но она не причинит вам длительного вреда и не повредит вашему ребенку.
Симптомы молочницыСимптомы молочницы включают:
- зуд и болезненность вульвы и влагалища
- выделения из влагалища — обычно густые и белые
- боль во время секса
- покалывание при мочеиспускании
- красный , потрескавшаяся и воспаленная кожа на влагалище и вульве
Если вы подозреваете, что у вас молочница, обратитесь к терапевту.
Вашему терапевту может потребоваться осмотреть вас и сделать тест, чтобы определить, есть ли у вас молочница. Во время этого теста вам во влагалище будет вставлена длинная ватная палочка, чтобы собрать образец любых выделений.
Большинство врачей используют «зеркало», чтобы упростить сбор образца. Это устройство, которое вводится во влагалище, чтобы открыть шейку матки.
Образец будет отправлен в лабораторию для тестирования.
Этот тест обычно безболезнен, но неудобен. Это не повредит вашему ребенку.
Лечение молочницыПоговорите со своим терапевтом о лечении молочницы. Не покупайте лекарства без рецепта.
Если вы покупаете лекарство без рецепта у своего терапевта, всегда сообщайте фармацевту, что вы беременны.
Ваш терапевт может прописать противогрибковый крем. Эти кремы безопасны для использования во время беременности. Беременным, больным молочницей, крем следует использовать не менее 7 дней.
Всегда мойте руки до и после использования противогрибковых кремов.
Ваш врач может также выписать «пессарий». Пессарии — это таблетки, которые вводятся во влагалище.
Таблетки от молочницы принимать внутрь во время беременности не рекомендуется.
Вы можете предотвратить молочницу и уменьшить симптомы:
- носить свободную одежду и хлопковое нижнее белье
- избегать парфюмированного мыла
- никогда не использовать спринцевание или дезодоранты во влагалище
- мыть половые органы с помощью смягчающего мыла — спросите своего фармацевта о смягчающее мыло
- промокание влагалища и вульвы досуха после мытья
- использование презервативов во время секса, чтобы остановить распространение молочницы на вашего партнера
- использование прокладок без запаха для трусов или гигиенических прокладок
- как можно скорее сменить влажные купальники или потные спортивные костюмы по возможности
Проблемы с мочеиспусканием и влагалищем во время беременности
Когда вы думаете, что справились со всеми препятствиями, с которыми сталкивается беременность, вы просыпаетесь с дрожжевой инфекцией или хуже. ..инфекция мочевыводящих путей. Фу.
..инфекция мочевыводящих путей. Фу.
Как дрожжевые инфекции и ИМП влияют на вашу беременность? Как предотвратить и лечить их, когда вы беременны? Мы разобрались и получили ответы от Дня беременности к дню и доктора Хлои Зера из Бригама и женской больницы.
Подробнее: 6 Симптомы беременности Никто не говорит вам о
Дрожжевые инфекции (кандидоз)
Во время беременности повышенные выделения из влагалища являются нормальным явлением. Однако, если выделения кремообразные и густые, и у вас есть болезненность и зуд в области влагалища, возможно, у вас дрожжевой грибок.
Если у вас выделения из влагалища с запахом, у вас может быть трихомониаз или бактериальный вагиноз, которые являются инфекциями, передающимися половым путем, которые могут привести к преждевременным родам, если не лечить их антибиотиками. Вы более подвержены дрожжевым грибкам во время беременности, особенно в третьем триместре.
Причины : дрожжевая инфекция вызывается грибком Candida albicans . Организм обычно существует в небольшом количестве в кишечнике и влагалище и не вызывает проблем.Однако во время беременности среда во влагалище изменяется, вызывая разрастание грибка. Если вы находитесь в состоянии стресса, плохо себя чувствуете, принимаете антибиотики или страдаете диабетом, у вас может быть больше шансов заболеть дрожжевой инфекцией.
Организм обычно существует в небольшом количестве в кишечнике и влагалище и не вызывает проблем.Однако во время беременности среда во влагалище изменяется, вызывая разрастание грибка. Если вы находитесь в состоянии стресса, плохо себя чувствуете, принимаете антибиотики или страдаете диабетом, у вас может быть больше шансов заболеть дрожжевой инфекцией.
Что делать: Если вы подозреваете, что у вас грибковая инфекция, обратитесь к врачу, который возьмет мазок из влагалища для подтверждения диагноза. Он или она может порекомендовать безрецептурный вагинальный крем. Во время беременности бороться с дрожжевыми инфекциями труднее, и на их исчезновение может уйти до двух недель.Чтобы предотвратить дополнительные инфекции, носите хлопковое белье и всегда вытирайте его спереди назад после дефекации.
Стрессовое недержание
Если у вас стрессовое недержание, вы непреднамеренно выделяете небольшое количество мочи, особенно при кашле, чихании или смехе, а также при выполнении упражнений или поднятии тяжелых предметов. Стрессовое недержание мочи может произойти в любое время во время беременности, но чаще всего встречается в последнем триместре
Стрессовое недержание мочи может произойти в любое время во время беременности, но чаще всего встречается в последнем триместре
Причины : Мышцы тазового дна испытывают дополнительную нагрузку во время беременности и также подвержены гормональным изменениям.Поэтому любое повышение давления в брюшной полости, вызванное кашлем, чиханием, смехом или другой деятельностью, которая подвергает эти мышцы давлению, может привести к утечке небольшого количества мочи.
Что делать: Стрессовое недержание мочи может быть неприятным и неприятным; Однако вам следует сообщить о проблеме своему врачу, который посоветует вам упражнения Кегеля, которые помогут уменьшить проблему, если вы будете выполнять их регулярно. Также важно опорожнять мочевой пузырь всякий раз, когда это необходимо.
Вы можете надеть гигиеническую прокладку для дополнительной уверенности.
Подробнее: Лечение уже существующих состояний во время беременности
Инфекции мочевыводящих путей
Во время беременности вы более восприимчивы к инфекциям мочевыводящих путей. Чаще всего такие инфекции ограничиваются мочевым пузырем, когда они известны как цистит. Симптомы цистита включают частые, неотложные позывы к мочеиспусканию и болезненное жжение при мочеиспускании; в моче может быть кровь.
Чаще всего такие инфекции ограничиваются мочевым пузырем, когда они известны как цистит. Симптомы цистита включают частые, неотложные позывы к мочеиспусканию и болезненное жжение при мочеиспускании; в моче может быть кровь.
Если инфекция мочевыводящих путей достигает почек, она может вызвать раннюю беременность.
Иногда инфекция может попасть из мочевого пузыря в почки. В этом случае у вас также может быть боль в нижней части спины с одной стороны (над областью почек), у вас может быть высокая температура и может возникнуть тошнота или рвота.
Иногда инфекция мочевыводящих путей присутствует, но не вызывает никаких симптомов. Своевременное лечение инфекций мочевыводящих путей особенно важно во время беременности, потому что, если инфекция достигает почек, это может вызвать преждевременные роды.
Причины : Инфекции мочевыводящих путей вызываются бактериями, попадающими в организм через уретру (выход из мочевого пузыря) и размножающимися. Такие инфекции, вероятно, чаще встречаются во время беременности, потому что действие гормонов на мочевыводящие пути замедляет отхождение мочи.
Что делать: Если у вас есть симптомы инфекции мочевыводящих путей, немедленно обратитесь к врачу. Врач возьмет образец мочи в середине потока, и образец будет отправлен в лабораторию для определения типа бактерий, вызывающих инфекцию.Ваш врач может назначить 7-10-дневный курс антибиотиков, безопасный как для вас, так и для вашего ребенка.
Симптомы обычно проходят через несколько дней после начала лечения.
Поскольку некоторые инфекции мочевыводящих путей протекают бессимптомно, все беременные женщины сдают анализы мочи при посещении дородового врача, и при обнаружении бактерий назначаются соответствующие антибиотики.
Беременность делает вас предрасположенным к множеству инфекций, и вылечить их не всегда легко. Узнайте, как бороться с инфекциями во время беременности.
Вы также можете посмотреть наше видео от доктора Хлои Зера из Бригама и женской больницы в Бостоне.
Выделения из влагалища во время беременности — Consumer Health News
Когда вы ожидаете, ваше тело претерпевает столько изменений, что трудно понять, что нормально, а что вызывает беспокойство. Я должен постоянно чувствовать жар? Почему я такой забывчивый? И что это за странные выделения из влагалища?
Я должен постоянно чувствовать жар? Почему я такой забывчивый? И что это за странные выделения из влагалища?
Если вы замечаете усиление выделений из влагалища по мере расширения талии, у вас много компании.Во время беременности изменение гормонов и усиление кровообращения в области влагалища вызывают выделения, называемые лейкореей. Это жидкое, беловатое вещество не должно иметь неприятного запаха даже для носа, чувствительного к беременности. Вы ничего не можете сделать, чтобы уменьшить эту жидкость, и вы все равно не захотите: это способ вашего тела вымывать бактерии, чтобы сохранить здоровье вас и вашего ребенка.
Конечно, это не значит, что вы должны чувствовать себя некомфортно. Частая смена нижнего белья или ношение ежедневных прокладок помогут сохранить ощущение сухости.Однако не спринцевайтесь и не носите тампоны, так как это может привести к появлению новых бактерий в этой области.
Другой совершенно нормальный тип вагинальной жидкости появляется в течение последних нескольких недель беременности. Примерно за месяц до родов вы можете заметить увеличение выделений, а также более густую консистенцию.
Примерно за месяц до родов вы можете заметить увеличение выделений, а также более густую консистенцию.
Вы также можете заметить желеобразное вещество: обычно это означает, что у вас проходит слизистая пробка — это может произойти за неделю или две до начала родов или непосредственно перед вашими первыми настоящими схватками.Чтобы быть уверенным, посоветуйтесь с врачом, но в целом ни одно из этих условий не является поводом для беспокойства. Однако, если слизистая розовая или с прожилками крови, это обычно означает, что роды начнутся в течение 24 часов.
Хотя в большинстве случаев выделения из влагалища совершенно нормальны и даже полезны, в некоторых случаях они могут указывать на проблему. Вам следует обратиться к врачу по поводу любых выделений из влагалища, которые во время беременности сильнее или отличаются от ожидаемых, поскольку ставки выше, чем обычно.Некоторые вагинальные инфекции (но не все) могут быть связаны с преждевременными родами или проблемными родами, и их важно диагностировать и лечить до развития осложнений.
Когда звонить врачу
Вот признаки того, что вам следует немедленно позвонить своему врачу:
- кровянистые выделения или кровотечения
- выделения, похожие на творог
- Выделения с запахом дрожжей или хлеба
- зеленые или желтые выделения
- раздражение или зуд влагалищных губ
- Боль при мочеиспускании или половом акте
Когда немедленно обратиться за медицинской помощью
Если вы истекли околоплодными водами менее 35 недель беременности.По мере того, как ваше тело готовится к родам, околоплодные воды также могут постепенно вытекать (или вытекать фонтаном) из влагалища. Если это произойдет, и вам меньше 37 недель, сообщите об этом своему врачу или акушерке. Вам нужно будет сразу пройти обследование.
Когда выделения из влагалища сигнализируют о ЗППП
Некоторые типы выделений из влагалища могут означать, что у вас дрожжевая инфекция, бактериальная инфекция или заболевание, передающееся половым путем (ЗППП). Читайте дальше, чтобы узнать, как их предотвратить и что делать, если они возникнут.
Читайте дальше, чтобы узнать, как их предотвратить и что делать, если они возникнут.
Дрожжевые инфекции
Дрожжевые инфекции вызываются микроскопическим грибком, который обитает во влагалище. Грибок может размножаться и нарушать баланс организмов в этом районе. Из-за гормонов, которые наполняют ваше тело и изменяют химическую среду влагалища, вы более чем когда-либо подвержены дрожжевым инфекциям. Дрожжи питаются сахаром, который во время беременности присутствует в большей концентрации во влагалищной жидкости.
Хотя вам нужно немедленно получить лечение, если грибок выйдет из-под контроля, дрожжевые инфекции не повлияют на плод во время беременности.Однако если вы родите, когда вы инфицированы, у вашего ребенка может развиться молочница, инфекция ротовой полости. Молочница легко поддается лечению и редко вызывает проблемы.
Обратитесь к врачу, если вы подозреваете, что у вас грибковая инфекция, потому что вам, вероятно, потребуется лечение противогрибковым кремом или суппозиторием. Ваш врач может подтвердить диагноз, проанализировав вашу вагинальную жидкость; убедитесь, что вы следуете инструкциям и принимаете весь курс лечения, даже если вы почувствуете облегчение раньше.Это обеспечит полное уничтожение дрожжевой инфекции и уменьшит вероятность ее повторения. (Самолечение дрожжевых инфекций противогрибковыми препаратами, отпускаемыми без рецепта, как правило, безопасно, но все же целесообразно поговорить со своим врачом, если вы планируете использовать безрецептурное лечение во время беременности.)
Ваш врач может подтвердить диагноз, проанализировав вашу вагинальную жидкость; убедитесь, что вы следуете инструкциям и принимаете весь курс лечения, даже если вы почувствуете облегчение раньше.Это обеспечит полное уничтожение дрожжевой инфекции и уменьшит вероятность ее повторения. (Самолечение дрожжевых инфекций противогрибковыми препаратами, отпускаемыми без рецепта, как правило, безопасно, но все же целесообразно поговорить со своим врачом, если вы планируете использовать безрецептурное лечение во время беременности.)
Бактериальный вагиноз
Подобно дрожжевой инфекции, бактериальный вагиноз (БВ), который может передаваться половым путем, возникает в результате дисбаланса микроскопических организмов во влагалище.Могут присутствовать многие из тех же симптомов, например зуд и раздражение, но БВ часто вызывает характерные выделения с рыбным запахом и чувство жжения при мочеиспускании.
Однако иногда бактериальный вагиноз не вызывает симптомов или не вызывает их.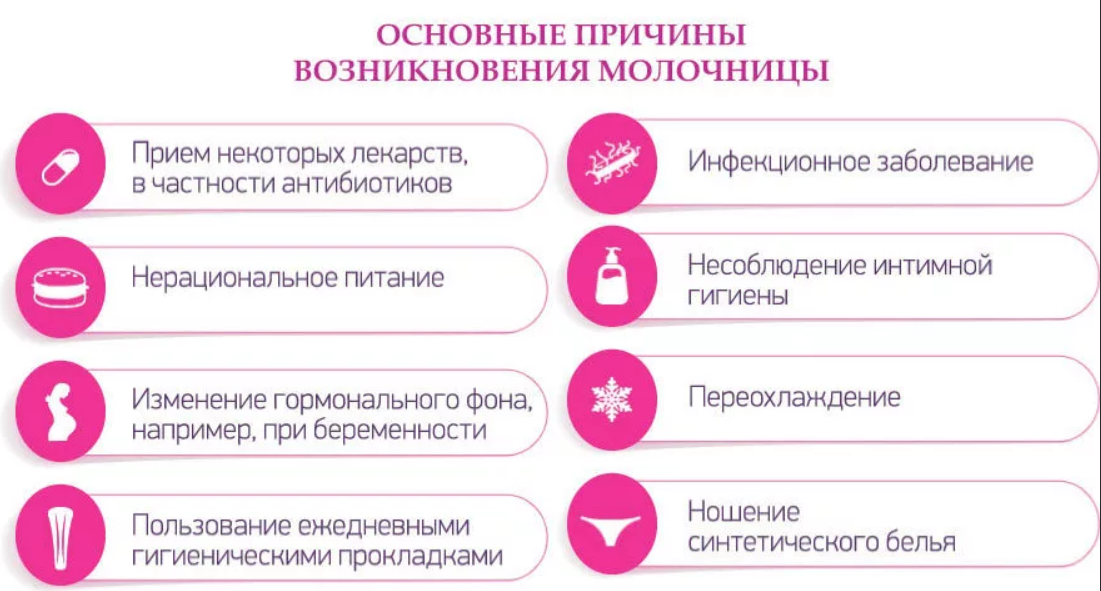 По данным Центров США по контролю и профилактике заболеваний (CDC), беременные женщины с BV с большей вероятностью будут иметь детей, которые родятся слишком маленькими или слишком ранними. По этой причине, если вы подозреваете БВ, немедленно обратитесь к врачу. Ваш врач или акушерка могут помочь вам определить, следует ли вам пройти обследование.Если в прошлом у вас был недоношенный ребенок или ребенок с низкой массой тела при рождении, вам также следует пройти тест на БВ.
По данным Центров США по контролю и профилактике заболеваний (CDC), беременные женщины с BV с большей вероятностью будут иметь детей, которые родятся слишком маленькими или слишком ранними. По этой причине, если вы подозреваете БВ, немедленно обратитесь к врачу. Ваш врач или акушерка могут помочь вам определить, следует ли вам пройти обследование.Если в прошлом у вас был недоношенный ребенок или ребенок с низкой массой тела при рождении, вам также следует пройти тест на БВ.
Хорошая новость заключается в том, что BV относительно легко диагностировать и лечить. По данным CDC, анализы влагалищной жидкости позволят определить, есть ли у вас BV, и лечение обычно состоит из антибиотиков метронидазола или клиндамицина.
Болезни, передающиеся половым путем
Другой причиной аномальных выделений является заболевание, передающееся половым путем (ЗППП), которое передается половым путем.Если ваш врач исключил дрожжевую инфекцию, он или она, скорее всего, проверит вас на ЗППП, особенно если вы занимались сексом более чем с одним человеком или подозреваете, что ваш партнер занимался сексом с кем-то другим. Если нет, попросите вас пройти обследование. Некоторые ЗППП могут вызвать преждевременные роды и послеродовые инфекции матки, поэтому всегда лучше пройти обследование на всякий случай.
Если нет, попросите вас пройти обследование. Некоторые ЗППП могут вызвать преждевременные роды и послеродовые инфекции матки, поэтому всегда лучше пройти обследование на всякий случай.
Некоторые заболевания, такие как сифилис, ВИЧ и генитальный герпес, могут не вызывать выделений из влагалища, но могут передаваться вашему ребенку во время беременности или при родах.Если не лечить, ЗППП могут привести к серьезным проблемам для вашего ребенка, таким как мертворождение, низкий вес при рождении, повреждение мозга, слепота и глухота. Некоторые ЗППП, такие как хламидиоз, могут скрываться в цервикальном секрете, проявляя при этом несколько симптомов в течение месяцев или даже лет, поэтому большинство врачей рекомендуют скрининг на хламидиоз во время каждой беременности, независимо от ваших текущих отношений.
Многие женщины, инфицированные хламидиозом, не имеют никаких симптомов, поэтому, если вы занимались незащищенным сексом или имели несколько сексуальных партнеров, рекомендуется пройти обследование, даже если у вас нет симптомов.
Не бойтесь обращаться за помощью; нет ничего плохого или постыдного в сексуальной активности. Не менее важно знать, что у вас ЗППП — и пройти курс лечения — это поможет вам защитить себя и вашего драгоценного ребенка. Варианты лечения зависят от типа вашего ЗППП, но все, кроме герпеса и ВИЧ / СПИДа, излечимы (и противовирусные препараты могут контролировать симптомы последнего).
Например, если у вас есть активные язвы генитального герпеса во время родов, вы можете сделать кесарево сечение, чтобы защитить ребенка от болезни.Если вы ВИЧ-инфицированы, врачи пропишут вам лекарство, которое резко снижает вероятность передачи вируса вашему ребенку.
Как я могу защитить себя от ЗППП и других инфекций, вызывающих аномальные выделения?
Лучшие способы уберечь вашу беременность от ЗППП:
- Быть в моногамных отношениях с партнером, свободным от ЗППП. (Единственный способ узнать наверняка — пройти тестирование и вам, и вашему партнеру.)
- Используйте латексный презерватив, не содержащий спермицидов.
 Это не на 100 процентов эффективно, но может значительно снизить ваши шансы заразиться ЗППП.
Это не на 100 процентов эффективно, но может значительно снизить ваши шансы заразиться ЗППП. - Поговорите со своим врачом и при необходимости пройдите обследование на ЗППП.
- Не спринцеваться.
Для предотвращения дрожжевых и других бактериальных инфекций:
- Носите свободную хлопковую одежду, особенно нижнее белье.
- Тщательно высушите область влагалища после мытья.
- После посещения туалета всегда вытирайте его спереди назад (это также поможет предотвратить инфекции мочевыводящих путей).
- Незамедлительно меняйте мокрую или влажную одежду.
- Не используйте туалетную бумагу или женские товары, включая тампоны и гигиенические прокладки, содержащие дезодорант или отдушки.
- Избегайте ванн с пеной — как бы они ни были заманчивы, они могут раздражать влагалище и способствовать развитию инфекций.
Список литературы
Американская ассоциация беременных. Выделения из влагалища при беременности. http://www.american Pregnancy.org/pregnancyhealth/vaginaldischarge.html
http://www.american Pregnancy.org/pregnancyhealth/vaginaldischarge.html
Американская ассоциация беременных. Дрожжевые инфекции во время беременности. http://www.americanpregnancy.org/pregnancycomplications/yeastinfection.html
Больница Йель-Нью-Хейвен. Изменения тела на более поздних сроках беременности. http://www.ynhh.com/maternity/concerns/later_in_pregnancy.html
Бактериальный вагиноз. Информационный бюллетень CDC. http://www.cdc.gov/std/bv/STDFact-Bacterial-Vaginosis.htm
ЗППП и беременность. Информационный бюллетень CDC.http://www.cdc.gov/std/STDFact-STDs&Pregnancy.htm
Вагинит, вызванный вагинальными инфекциями. Информационный бюллетень NIAID. http://www.niaid.nih.gov/factsheet/stdvag.html
Chlamydia, Информационный бюллетень CDC. http://www.cdc.gov/std/Chlamydia/STDFact-Chlamydia.htm
Гонорея. Информационный бюллетень CDC. http://www.cdc.gov/std/Gonorrhea/STDFact-gonorrhea.htm
http://www.cdc.gov/std/Gonorrhea/STDFact-gonorrhea.htm
Сифилис. Информационный бюллетень CDC. http://www.cdc.gov/std/Syphilis/STDFact-Syphilis.htm
Трихомониаз. Информационный бюллетень CDC. http://www.cdc.gov/std/trichomonas/STDFact-Trichomoniasis.htm
Герпес. Информационный бюллетень CDC. http://www.cdc.gov/std/Herpes/
ВИЧ и СПИД во время беременности. Марш десятицентовиков. 2010.
Муркофф, Хайди, Арлин Айзенберг и Сэнди Хэтэуэй. Чего ожидать, когда вы ожидаете. 4-е изд. Workman Publishing. 2008
Британский журнал акушерства — Рецидивирующий и стойкий молочница при беременности
Одной из наиболее частых причин дрожжевой инфекции вульвовагинальной области является Candida albicans (Holland et al, 2003; Sobel et al, 2013).В течение детородного возраста 75% женщин испытают по крайней мере один эпизод кандидозного вульвовагинита (Hurley and De Louvois, 1979), и около 5-8% этих женщин будут иметь рецидивирующий кандидозный вульвовагинальный (RVVC) хотя бы один раз в течение своей жизни ( Херли и Де Лувуа, 1979; Собель, 2007). Однако 10–20% женщин могут быть колонизированы Candida , но протекать бессимптомно (Британская ассоциация сексуального здоровья и ВИЧ (BASHH), 2007). Вульвовагинальный кандидоз можно обнаружить у 40% здоровых беременных женщин (Hay and Cheizel, 2007).При таких высоких цифрах важно учитывать влияние кандидоза на беременную мать или ребенка.
Однако 10–20% женщин могут быть колонизированы Candida , но протекать бессимптомно (Британская ассоциация сексуального здоровья и ВИЧ (BASHH), 2007). Вульвовагинальный кандидоз можно обнаружить у 40% здоровых беременных женщин (Hay and Cheizel, 2007).При таких высоких цифрах важно учитывать влияние кандидоза на беременную мать или ребенка.
Рецидивирующий кандидозный вульвовагинит
Собел (2007) определяет RVVC как «четыре или более эпизода VVC за 12 месяцев» (Sobel, 2007: 1961). Hong et al (2014) предполагают, что его можно диагностировать, используя критерии хронического неспецифического и неэрозивного вульвовагинита. Таким образом, у женщины должно быть как минимум пять из следующих признаков и симптомов:
Hong et al (2014) предполагают, что пероральные препараты, такие как клотримазол, должны быть первой линией лечения, поскольку это наиболее эффективная форма.
Факторы риска
Предполагается, что предрасполагающими факторами к RVVC являются семейная предрасположенность, беременность, использование системных антибиотиков, сахарный диабет и беспорядочное половое поведение (Rhoads et al, 1987; Cotch et al, 1998; Wilton et al, 2003; Babula et al, 2005). Считается, что эти факторы риска связаны с подавленной иммунной системой, например, с хронической инфекцией, такой как ВИЧ, или с приемом иммунодепрессантов, таких как кортикостероиды.У женщин с диабетом также подавлен иммунитет, поэтому они с большей вероятностью заразятся инфекцией. В недавнем исследовании Шарма и Соланки (2014) было показано, что Candida также более эффективно связывается с эпителиальными клетками влагалища у пациентов с диабетом.
Еще одним фактором риска VVC и RVVC является использование оральных контрацептивов или заместительной гормональной терапии: частота кандидоза у девочек в пременархальном периоде и у женщин в постменопаузе встречается редко (Sobel et al, 2013). Беременные женщины подвергаются более высокому риску в третьем триместре беременности из-за высокого уровня женских репродуктивных гормонов, которые увеличивают содержание гликогена во влагалище.Это высокое содержание гликогена обеспечивает богатый источник углерода для роста и размножения Candida (Sobel et al, 2013; Sharma and Solanki, 2014). Эстрогены также увеличивают сродство вагинальных эпителиальных клеток к прилипанию Candida .
Беременные женщины подвергаются более высокому риску в третьем триместре беременности из-за высокого уровня женских репродуктивных гормонов, которые увеличивают содержание гликогена во влагалище.Это высокое содержание гликогена обеспечивает богатый источник углерода для роста и размножения Candida (Sobel et al, 2013; Sharma and Solanki, 2014). Эстрогены также увеличивают сродство вагинальных эпителиальных клеток к прилипанию Candida .
Клинические признаки и симптомы
Симптомы кандидоза могут быть очень неприятными. Однако причину можно установить только тампоном. Признаки и симптомы молочницы одинаковы, независимо от типа грибковой инфекции (BASHH, 2007).
Симптомы:

Знаков:
Считается, что колонизация Candida не связана с врожденными аномалиями, низкой массой тела при рождении или преждевременными родами (Cotch et al, 1998; Young and Jewel, 2001). Однако Hay и Cheizel (2007) предположили связь, поскольку считается, что искоренение кандидоза во время беременности снижает риск преждевременных родов. Поэтому следует рассмотреть возможность облучения вагинального кандидоза женщинам, у которых в анамнезе были преждевременные роды в анамнезе (Roberts et al, 2014).Хотя Candida связан с присутствием Trichomonas vaginalis, Streptococcus группы B и аэробных Lactobacillus, Lactobacillus необходимы для подавления роста бактерий и восстановления равновесия в нормальной влагалищной флоре (Cotch et al, 1998; Хиллер и др. , 1993).
, 1993).
Ведение кандидоза у небеременных женщин
У небеременных женщин легкую вагинальную молочницу можно лечить коротким курсом противогрибковых препаратов, таких как флуконазол 100 мг еженедельно каждые 6 месяцев и пессарий клотримазола 500 мг еженедельно каждые 6 месяцев.Симптомы могут исчезнуть через 3 дня, и лечение эффективно в 80% случаев (Electronic Medicines Compendium (EMC), 2013). Схемы лечения RVVC показаны в таблице 1.
Таблица 1. Рецидивирующая кандидоза: схемы лечения пероральным флуконазолом у небеременных женщин
| Флуконазол 100 мг еженедельно × 6 месяцев |
| Клотримазол пессарий 500 мг еженедельно через 6 месяцев |
| Итраконазол 400 мг ежемесячно × 6 месяцев |
| Кетоконазол 100 мг ежедневно × 6 месяцев |
Адаптировано из: BASHH (2007)
Ведение кандидоза у беременных и кормящих женщин
Женщин с рецидивирующим кандидозом рекомендуется лечить топическими азолами, если они беременны (Watson et al, 2001; Young and Jewell, 2001; Joint Formulary Comittee, 2014), следует избегать перорального противогрибкового лечения во время беременности (Joint Formulary Comittee, 2014). 2014).Текущие рекомендации рекомендуют лечить вульвовагинальный кандидоз интравагинальным клотримазолом или миконазолом в течение как минимум 7 дней (Национальный институт здравоохранения и качества ухода (NICE), 2012; Объединенный комитет по формулярам, 2014). Если у женщины есть симптомы в области вульвы, ее можно лечить несколько иначе, применяя крем с клотримазолом для местного применения в дополнение к интравагинальному клотримазолу или миконазолу (NICE, 2012). Миконазол также можно наносить интравагинально непосредственно на область вульвы. Если женщине необходимы и то, и другое, то ей можно назначить клотримазол в виде комбинированной упаковки, содержащей 10% вагинальный крем и 2% крем для местного применения, или комбинированную упаковку, содержащую вагинальный пессарий 500 мг и 2% крем для местного применения.Они доступны в виде фирменных или общих формул. Клотримазол и миконазол считаются безопасными для беременных женщин, поскольку нет доказательств повышенного риска самопроизвольных абортов или врожденных аномалий при приеме клотримазола (EMC, 2013).
2014).Текущие рекомендации рекомендуют лечить вульвовагинальный кандидоз интравагинальным клотримазолом или миконазолом в течение как минимум 7 дней (Национальный институт здравоохранения и качества ухода (NICE), 2012; Объединенный комитет по формулярам, 2014). Если у женщины есть симптомы в области вульвы, ее можно лечить несколько иначе, применяя крем с клотримазолом для местного применения в дополнение к интравагинальному клотримазолу или миконазолу (NICE, 2012). Миконазол также можно наносить интравагинально непосредственно на область вульвы. Если женщине необходимы и то, и другое, то ей можно назначить клотримазол в виде комбинированной упаковки, содержащей 10% вагинальный крем и 2% крем для местного применения, или комбинированную упаковку, содержащую вагинальный пессарий 500 мг и 2% крем для местного применения.Они доступны в виде фирменных или общих формул. Клотримазол и миконазол считаются безопасными для беременных женщин, поскольку нет доказательств повышенного риска самопроизвольных абортов или врожденных аномалий при приеме клотримазола (EMC, 2013). Миконазол не показал фетотоксического действия в исследованиях на животных (EMC, 2013). Другие имидазолы местного применения не рекомендуются (NICE, 2012).
Миконазол не показал фетотоксического действия в исследованиях на животных (EMC, 2013). Другие имидазолы местного применения не рекомендуются (NICE, 2012).
Беременным женщинам не назначают пероральный препарат во время беременности, поскольку он может повлиять на ребенка (NICE, 2012).Сюда входят наиболее распространенные противогрибковые средства, такие как флуконазол и итраконазол. Однако в одном исследовании 171 523 беременностей, из которых 1079 получали флуконазол (≤150 мг в день) по рецепту в течение первого триместра, не было доказательств повышенного риска врожденных пороков развития или выкидыша после воздействия краткосрочного курса лечения флуконазолом. на ранних сроках беременности (Nørgaard et al, 2008). В гораздо меньшем по размеру исследовании, проведенном в Великобритании, также не сообщалось о случаях врожденных аномалий при пероральном приеме флуконазола (Inman et al, 1994).Однако было небольшое количество случаев, в которых сообщалось о врожденных пороках развития, подобных синдрому Антли-Бикслера, у младенцев, когда матери получали флуконазол в высоких дозах (≥400 мг в день) в течение продолжительных периодов в течение первого триместра беременности (Pursley et al, 1996). ).
).
Таблица 2 описывает рекомендации по назначению перорального флуконазола во время беременности.
Таблица 2. Рекомендации по применению флуконазола при беременности
| Имидазолы-клотримазол для местного применения: препарат первой линии для лечения Candida.Их нужно использовать не менее 7 дней. |
| Если местное лечение неэффективно, пероральный прием низких доз флуконазола (разовая доза 150 мг) можно рассматривать как терапию второй линии. |
| Случайное воздействие низких доз флуконазола во время беременности не означает необходимости добиваться прерывания беременности. Мать должна быть уверена, что риск для ребенка минимален. |
Если женщинам детородного возраста назначается лечение высокими дозами флуконазола, ей следует посоветовать использовать адекватные средства контрацепции из-за возможности возникновения врожденных дефектов. |
Если небеременные женщины нуждаются в долгосрочном лечении (начальный период лечения с последующим поддерживающим режимом в течение 6 месяцев) (BASSH, 2007), это Важно, чтобы они были осведомлены о важности согласованности, поскольку вероятность рецидива после лечения может составлять 50% (BASSH, 2007). Следовательно, существует необходимость в планировании партнерства с женщинами и врачом, чтобы поддерживать приверженность пациента лечению.
Вагинальные пессарии для лечения молочницыМолочница в груди и сосках при грудном вскармливании
Диагностика инфекции груди Candida затруднительна, поскольку обычно основана на субъективных признаках и симптомах матери. Причинные факторы: наличие Candida во влагалище при родах, повреждение сосков, использование антибиотиков для беременных при родах, плохие методы стерилизации, использование пустышек, бутылочек и молокоотсосов, послеродовые женщины и продолжительность беременности более 40 недель (Amir, 1991).
Candida часто рассматривается как одна из причин боли в сосках и, следовательно, причина преждевременного прекращения грудного вскармливания или осложнений грудного вскармливания (Breastfeeding Network, 2009). «Инициатива дружелюбного отношения к ребенку» (2014) предполагает, что существует тенденция к чрезмерной диагностике молочницы. Поэтому акушерки должны наблюдать за всеми кормящими матерями, чтобы убедиться, что боль в сосках, которую они испытывают, вызвана другими причинами, такими как неэффективное прикладывание.
Лечение — это крем с миконазолом, который можно наносить на соски после каждого кормления (NICE, 2012).Оральную гелевую версию можно наносить на нёбо новорожденного. В качестве альтернативы существует также суспензия нистатина в форме капель.
Пессарии
Наиболее распространенными лекарствами, используемыми в форме пессариев, являются клотримазол, эконазол и миконазол. Эти пессарии не впитываются в организм, но их трудно использовать, они вызывают локальный дискомфорт и пачкают нижнее белье. Также есть некоторые опасения по поводу использования их с аппликатором во время беременности (NICE, 2012). Поэтому женщинам рекомендуется соблюдать осторожность при использовании аппликатора во время беременности и избегать физического повреждения шейки матки.Может быть целесообразно вставить пессарий вручную.
Также есть некоторые опасения по поводу использования их с аппликатором во время беременности (NICE, 2012). Поэтому женщинам рекомендуется соблюдать осторожность при использовании аппликатора во время беременности и избегать физического повреждения шейки матки.Может быть целесообразно вставить пессарий вручную.
Неэффективность лечения при беременности
Если лечение не увенчалось успехом и через 7–14 дней у женщины все еще сохраняются симптомы, требуется дальнейшее обследование (NICE, 2012). Рассмотрим следующее:

Послеродовой молочница / молочница без грудного вскармливания
Если женщина страдает ВКЖ в послеродовом периоде и не кормит грудью, ей можно назначить пероральное лечение против молочницы. RVVC обычно лечат пероральным флуконазолом 150 мг еженедельно в течение 6 месяцев (Rosa et al, 2013). Это нельзя рекомендовать беременным женщинам. У небеременных женщин, кормящих грудью, возможности также ограничены. Флуконизол не лицензирован для кормящих женщин, но оказался эффективным при лечении RVVC (Brent, 2001).Доказательства количества флуконазола, выделяемого с грудным молоком, и риска его воздействия на недоношенных детей отсутствуют. Брент (2001) предположил, что единого мнения нет и что флуконазол обычно используется у матерей, кормящих грудью своих младенцев. Хотя он не лицензирован, он назначается с осторожностью, является обычной практикой и одобрен BFI. Как правило, обычное использование флуконазола без побочных эффектов у младенцев, находящихся на грудном вскармливании, действительно предполагает, что пероральный флуконазол, следовательно, безопасен для матерей, кормящих грудью доношенных детей.
Хотя он не лицензирован, он назначается с осторожностью, является обычной практикой и одобрен BFI. Как правило, обычное использование флуконазола без побочных эффектов у младенцев, находящихся на грудном вскармливании, действительно предполагает, что пероральный флуконазол, следовательно, безопасен для матерей, кормящих грудью доношенных детей.
Дополнительные методы лечения
Существует широкий спектр дополнительных методов лечения инфекций Candida , включая введение простого биологически активного йогурта на тампоне во влагалище. Йогурт, принимаемый перорально, также может выступать в качестве меры профилактики молочницы из-за колонизации Lactobacillus . В исследовании неясно, насколько эффективно использование пробиотиков, таких как Lactobacillus , но они широко используются пациентами и считаются маловероятными для причинения вреда (Watson et al, 2012).Утверждается, что ежедневный прием йогурта, содержащего лактобациллы, снижает колонизацию влагалищного тракта кандидозом (Hilton et al, 1992).
Диета с низким содержанием сахара также может предотвратить кандидоз. В этой области необходимы дальнейшие исследования, но первоначальные данные связывают Candida с высоким содержанием диетических сахаров (Jin et al, 2004). Хотя можно задаться вопросом, связано ли это с улучшением состояния диабета 2 типа или нарушением глюкозы натощак (Donders et al, 2002). Другие профилактические меры включают обучение женщин вытиранию спереди назад, поскольку повторное заражение может произойти через кишечник (Young and Jewell, 2001).Конечно, есть менее убедительные доказательства этого совета, но рекомендуется использовать хлопковое нижнее белье, избегать ароматных туалетных принадлежностей и тесной одежды (NICE, 2012). Не следует использовать масло чайного дерева, поскольку нет доказательств его эффективности и оно может вызвать чувствительность (BASH, 2007; Crawford et al, 2004). Рекомендации BASH в настоящее время обновляются, и в них предлагается не использовать масло чайного дерева.
Партнеры
В настоящее время советуют сексуальным партнерам лечить их только при наличии симптомов (NICE, 2012).Партнер женщины с кандидозным вульвовагинитом может иметь баланит, который можно легко вылечить с помощью местного или перорального противогрибкового средства.
Заключение
Точный диагноз и лечение RVVC могут иметь положительное влияние на качество жизни женщин. Хотя кандидоз часто встречается во время беременности, не следует игнорировать его, поскольку он может быть болезненным и мучительным. Рекомендации относительно лекарств ясны и кратки, и беременные женщины могут быть уверены, что их можно лечить.
Внутриутробная инфекция (хориоамнионит) | Tommy’s
Что такое внутриутробная инфекция?
Во влагалище и на коже есть естественные бактерии.Обычно это безвредно, но иногда бактерии могут перемещаться и заражать:
- Мембраны, окружающие ребенка
- пуповина
- околоплодные воды.
Это может привести к потенциально серьезным осложнениям во время беременности.
Что вызывает хориоамнионит?
Хориоамнионит может вызывать несколько факторов. Наиболее частая причина — бактерии, движущиеся вверх через влагалище и шейку матки. Он также может поступать с кровотоком матери через плаценту.
Инфекция также может быть осложнением инвазивных процедур, таких как амниоцентез или фетоскопия.
Эти процедуры иногда рекомендуются, если:
- Ваши обычные обследования и диагностические тесты показали, что у вашего ребенка могут быть проблемы со здоровьем
- у вашего ребенка может быть заболевание, которое можно диагностировать или лечить в утробе матери или вскоре после рождения.

Ваш лечащий врач не будет выполнять эти процедуры без вашего разрешения (согласия).Они также расскажут вам о преимуществах и рисках, чтобы вы могли решить, что лучше для вас и вашего ребенка.
Насколько распространен хориоамнионит?
Хориоамнионит поражает от 1 до 4% доношенных детей (если ваш ребенок родился после 37 недель беременности). Это гораздо чаще встречается при преждевременных родах (если ваш ребенок родился до 37 недель беременности), где он затрагивает 40-70% родов.
Что произойдет, если я заболею хориоамнионитом?
Внутриутробная инфекция может вызвать следующие осложнения:
Звучит пугающе, но помните, что акушерки и врачи обычно ищут признаки хориоамнионита, если вы испытываете какие-либо необычные симптомы во время беременности.
Сообщите своей акушерке или врачу, если есть что-то, что вас беспокоит. Не волнуйтесь, если вы уже говорили об этом раньше, и не беспокойтесь о том, тратите ли вы чье-то время. Это ваша беременность, и важно доверять своим инстинктам, если вы чувствуете, что что-то не так.
Это ваша беременность, и важно доверять своим инстинктам, если вы чувствуете, что что-то не так.
Каковы симптомы хориоамнионита?
Иногда симптомы отсутствуют, и медицинские работники могут заподозрить хориоамнионит только в том случае, если у вас преждевременный отток (преждевременный разрыв плодных оболочек или PPROM).
Если у вас есть симптомы хориоамнионита, они могут включать:
- высокая температура
- Боль в животе и болезненность над маткой (в области таза)
- ваше сердце внезапно забилось намного быстрее (тахикардия)
- Сердце вашего ребенка бьется слишком быстро.
Во время беременности вы не чувствуете сердцебиение ребенка). Некоторые люди пытались использовать ручной допплер в домашних условиях, чтобы послушать сердцебиение своего ребенка. Мы этого не рекомендуем.Обратитесь к своему врачу или акушерке, если у вас есть какие-либо опасения по поводу своей беременности. Узнайте больше о том, почему мы не рекомендуем использовать ручные допплеры дома.
Выделения из влагалища
Больше выделений во время беременности — это нормально. Но если у вас выделения из влагалища, позвоните акушерке и:
- пахнет неприятно или странно
- зеленый или желтый
- Вы чувствуете зуд или болезненность вокруг влагалища
- У тебя боль, когда ты пишешь.
Если у вас есть какие-либо из этих симптомов, как можно скорее поговорите со своим лечащим врачом, поскольку вам может потребоваться лечение.
Инфекции мочевыводящих путей
Инфекции мочевыводящих путей (ИМП) могут привести к хориоамниониту, если их не лечить. Узнайте больше о симптомах инфекции мочевыводящих путей.
У женщин не всегда есть симптомы ИМП. Это одна из причин, по которой вас попросят сдать образец мочи во время обычных дородовых посещений.
Что увеличивает риск внутриутробной инфекции?
Есть некоторые вещи, повышающие риск заражения.Это включает, если вы:
Бактериальный вагиноз — частая причина необычных выделений из влагалища. Это вызвано изменением естественных бактерий во влагалище. БВ не является инфекцией, передающейся половым путем (ИППП), но у вас больше шансов заразиться ИППП, если у вас есть БВ. БВ может быть вызван полом.
Это вызвано изменением естественных бактерий во влагалище. БВ не является инфекцией, передающейся половым путем (ИППП), но у вас больше шансов заразиться ИППП, если у вас есть БВ. БВ может быть вызван полом.
Узнайте больше о сексе во время беременности.
Осложнения во время родов также могут увеличить риск заражения. Например, риск увеличивается, если:
- Роды после отхождения вод (так называемый длительный разрыв плодных оболочек) занимают более 24 часов
- Вам необходимо пройти несколько внутренних экзаменов во время родов
- у вас слабая шейка матки
- у вас долгая работа
- Ваш ребенок какает (известный как меконий) во время родов, который переходит в околоплодные воды.
Инфекции, которые могут попасть в матку, включают кишечную палочку и стрептококк группы B (GBS), бактериальный вагиноз, хламидиоз, трихомону, гонорею, сифилис и ВИЧ.
Можно ли предотвратить внутриутробную инфекцию?
Есть несколько способов избежать внутриутробной инфекции:
- Не курите, не употребляйте алкоголь и не употребляйте наркотики.

- Поговорите с терапевтом или акушеркой, если у вас изменились выделения из влагалища.
- Сходите на все приемы дородового наблюдения.
- Пройдите обследование, если у вас есть основания полагать, что у вас может быть ИППП. Вы не проходите стандартное тестирование на ИППП в рамках дородовой помощи.
- Используйте воду и обычное мыло для мытья области гениталий.
- Не используйте в ванной душистое мыло, пену для ванн, шампунь или гель для душа, а также вагинальные дезодоранты, средства для мытья или спринцевания. Это поможет вам предотвратить бактериальный вагиноз.
- Обратитесь к врачу или акушерке, если у вас есть симптомы инфекции мочевыводящих путей.
Ваш врач и акушерка попросят провести внутренний осмотр только после того, как у вас начнутся роды (если во время беременности не возникнут какие-либо проблемы).Узнайте больше о внутренних обследованиях во время беременности.
Вы можете сделать все возможное, чтобы избежать заражения во время беременности, но все равно будете испытывать трудности. Постарайтесь запомнить, что заражение во время беременности — это не ваша вина.
Постарайтесь запомнить, что заражение во время беременности — это не ваша вина.
Если ваши воды прорвутся рано
Основной способ, которым врачи предотвращают хориоамнионит, — это назначать вам пероральные антибиотики, если у вас слишком ранний отток (также известный как преждевременный разрыв плодных оболочек перед родами или PPROM).
Это может помочь снизить риск попадания инфекции в матку.Антибиотики также могут помочь отсрочить роды, что даст вашему ребенку больше времени для развития в утробе матери.
Недостаточно доказательств, позволяющих предположить, что введение антибиотиков женщинам, если у них отошли воды до родов на сроке 36 недель или более, предотвратит инфекцию. Но лечение может принести пользу некоторым женщинам. Ваш врач или акушерка обсудят с вами, что, по их мнению, лучше всего делать в вашей личной ситуации.
Как лечится хориоамнионит?
Не всегда легко обнаружить инфекцию, потому что у нее могут не быть очевидных симптомов. Если ваша медицинская бригада считает, что у вас инфекция, они сделают анализ крови или мазок из влагалища.
Если ваша медицинская бригада считает, что у вас инфекция, они сделают анализ крови или мазок из влагалища.
Если вам поставили диагноз хориоамнионит, то, вероятно, вас положат в больницу для внутривенного введения антибиотиков. Это антибиотики, которые вводятся непосредственно в вену, чтобы сразу же попасть в кровоток. Это поможет предотвратить осложнения для вас и вашего ребенка. Возможно, вам придется продолжать принимать антибиотики после рождения ребенка.
Как инфекция повлияет на то, как я рожаю?
Ваша медицинская бригада может поговорить с вами об индукции или усилении родов.Это означает попытку стимулировать матку, чтобы увеличить частоту, продолжительность и интенсивность сокращений. Это поможет продвижению ваших родов. Ваш лечащий врач может:
- нарушить ваши правила (если они еще не сделали), который известен как амиотомия
- поставил вам капельницу окситоцина.
Вам могут порекомендовать электронный мониторинг плода во время родов. Это поможет медицинскому персоналу следить за здоровьем вашего ребенка.
Это поможет медицинскому персоналу следить за здоровьем вашего ребенка.
Срочные роды путем кесарева сечения не помогают вылечить инфекцию.Обычно вам предлагают кесарево сечение только в том случае, если есть другие причины, по которым это принесет пользу вам или ребенку.
Что будет с моим ребенком после его рождения?
Если у вас хориоамнионит, существует риск заражения вашего ребенка. Ваша медицинская бригада оценит состояние здоровья вашего ребенка сразу после его рождения и проведет некоторые анализы, в том числе анализы крови.
Вашему ребенку могут назначить антибиотики, и ему, возможно, придется провести некоторое время в отделении для новорожденных в больнице.
Ваша медицинская бригада расскажет вам о состоянии вашего ребенка, доступных вариантах лечения, а также преимуществах и рисках этих вариантов.
Обычно вы можете кормить ребенка грудью, если у него есть инфекция или существует риск развития инфекции. Ваша медицинская бригада может помочь вам в этом. Если вы не можете кормить грудью (например, если ваш ребенок в данный момент плохо себя чувствует), медицинская бригада может помочь вам сказать, если вы этого хотите.
Если вы не можете кормить грудью (например, если ваш ребенок в данный момент плохо себя чувствует), медицинская бригада может помочь вам сказать, если вы этого хотите.
Если ваш ребенок родился преждевременно
У нас есть дополнительная информация об уходе за вашим ребенком в больнице, если он родился до 37 недель беременности.
Получение дополнительной поддержки
Иногда бывает трудно справиться с осложнениями во время беременности или родов. Но ваши медицинские специалисты всегда готовы вам помочь.
Наши акушерки также готовы ответить на любые ваши вопросы. Наша линия поддержки открыта с понедельника по пятницу с 9:00 до 17:00 — позвоните нам по телефону 0800 014 7800. Или вы можете написать по электронной почте [адрес электронной почты защищен]
Хориоамнионит может повлиять на ваш план родов, с которым может быть трудно смириться. У нас есть информация о восстановлении после тяжелых родов.
.




 Это не на 100 процентов эффективно, но может значительно снизить ваши шансы заразиться ЗППП.
Это не на 100 процентов эффективно, но может значительно снизить ваши шансы заразиться ЗППП.