ТОП-7 ошибок в лечении кашля. Что на самом деле нужно делать с мокротой?
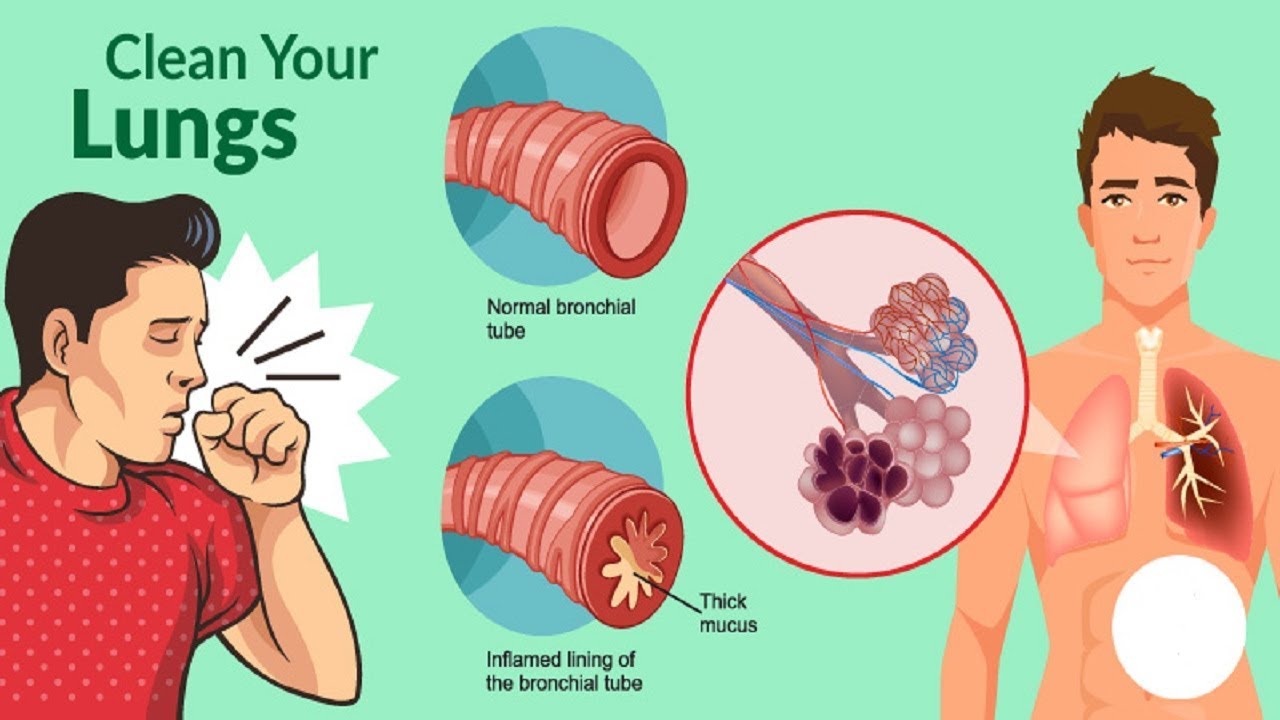
Кашель – это симптом широкого спектра заболеваний дыхательных путей. Он представляет собой рефлекторный механизм их очистки. В большинстве случаев кашель возникает непроизвольно, но иногда человек может вызвать его собственными усилиями. Острый длится до трех недель, подострый – до восьми недель, хронический – более восьми недель.
Что такое мокрота?
Мокрота – это субстанция, которая накапливается на стенках органов дыхательной системы в случае их заболевания. Секрет в легких и бронхах вырабатывается всегда и отходит в небольших количествах без раздражения кашлевых рецепторов.
Но в условиях развития патологического процесса его становится слишком много. Мокрота различается по составу и бывает:
- при воспалительном процессе или бронхиальной астме – слизистой;
- при бактериальных заболеваниях – гнойной;
- при отеке легких – серозной;
- при туберкулезе или раке органов дыхания – кровянистой.

В любом случае из дыхательных путей она должна удаляться. Ее скопление чревато обструкцией бронхов. Если их просветы будут перекрыты, возникнет дыхательная недостаточность, представляющая угрозу жизни.
Типы кашля
По количеству выделений различают продуктивный и непродуктивный кашель Первый сопровождается отхождением мокроты и, по сути, выполняет свою главную функцию. Второй является сухим. На начальной стадии заболевания он бывает таковым из-за повышенной вязкости мокроты. Но он может возникнуть и под действием иных раздражителей кашлевых рецепторов (воспалительного процесса или стекающего носового секрета).
Обычно кашель сначала бывает непродуктивным, а по мере разжижения мокроты становится влажным. Это доставляет неудобства, но необходимо для выздоровления. Однако неприятные ощущения и незнание принципа действия кашлевого механизма заставляют людей совершать серьезные ошибки при лечении.
Распространенные заблуждения при лечении кашля
Мы собрали самые частые ошибки, которые допускаются при борьбе с кашлем.
Заблуждение 1. Подавление кашлевого рефлекса при отхождении мокроты
Эта ошибка вызвана неправильным пониманием природы кашля. Люди считают, что проблема заключается именно в нем, поэтому и стремятся устранить неприятный симптом. Однако кашель – это не болезнь, а механизм очистки дыхательных путей. Он помогает бороться с последствиями заболевания в виде скопления мокроты.
Но иногда и понимание необходимости откашляться не помогает. Больной принимает средства для подавления этого рефлекса, избавления от дискомфорта. При влажном кашле возникает ощущение, будто человек сейчас захлебнется. Это хочется предотвратить.
Но принимать противокашлевые препараты в этом случае недопустимо, иначе мокрота будет накапливаться в легких. Необходимо очищать дыхательные пути. В этом помогут муколитические и отхаркивающие препараты.
Заблуждение 2. Лечение кашля антибиотиками
В представлении многих антибиотики – это чудо-средство, которое спасает от запущенных заболеваний.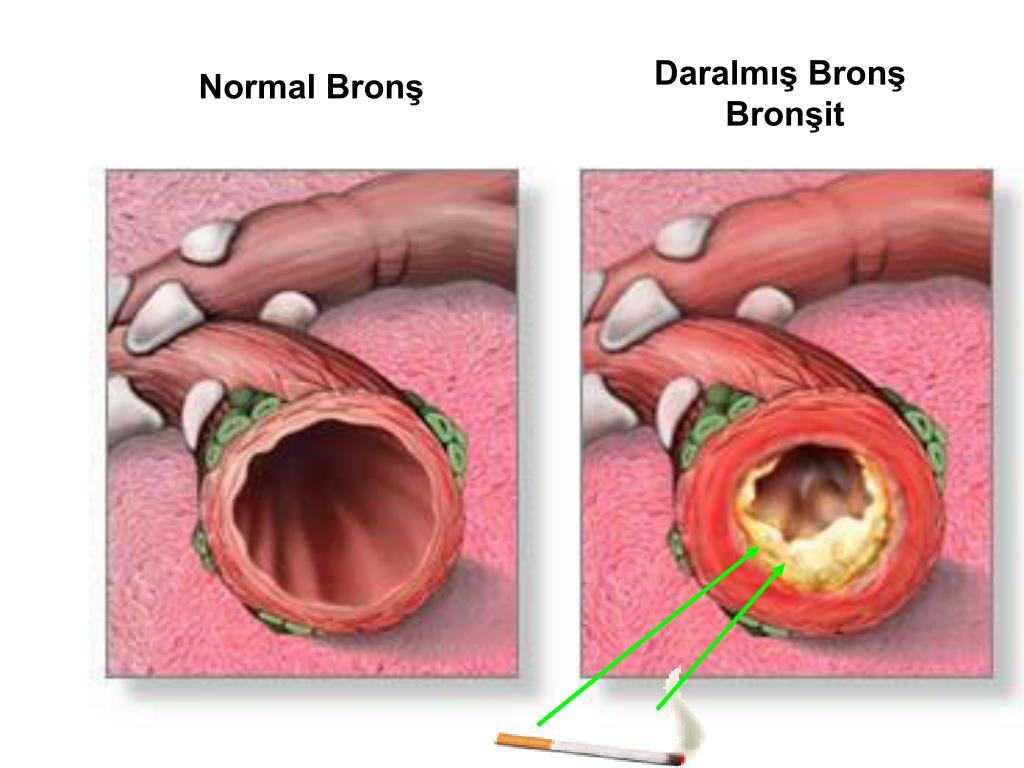 Если кашель очень сильный или долго не проходит, значит, вылечить его можно только антибиотиками. Но это не ошибка – это выбор, который может привести к серьезным побочным эффектам:
Если кашель очень сильный или долго не проходит, значит, вылечить его можно только антибиотиками. Но это не ошибка – это выбор, который может привести к серьезным побочным эффектам:
- подавление микрофлоры кишечника;
- авитаминоз;
- дисфункция печени;
- нарушение почечных структур.
Антибиотики назначают для лечения осложнений заболевания, вызвавшего кашель. И только в случае, если они имеют бактериальную природу (например, пневмония). Но сам симптом никогда не вызывается бактериями.
Поэтому принимать антибиотики можно только по показаниям. Без контроля врача к ним лучше не прибегать. Не имея медицинских знаний, не получится правильно выстроить поддерживающую терапию.
Заблуждение 3. Прием муколитических средств при сухом кашле невирусного характера
Многие считают, что сухой кашель – это всегда симптом начала вирусного респираторного заболевания. Но он может вызываться и другими причинами. Бывает, что излишков мокроты в организме нет, и разжижать муколитическими препаратами просто нечего.
Для правильного подбора необходимых медикаментов нужно установить причину кашля:
- если это назальный затек – лечить насморк;
- если это аллергическая реакция – принимать антигистамины;
- если это реакция на сухой воздух – увлажнить его;
- если это кашлевой невроз – пройти курс психотерапии.
В таких случаях прием традиционных противокашлевых препаратов не дает эффекта. Люди начинают подозревать осложнения и принимать сильные лекарства, что вредно для организма. Для предотвращения этого лучше сразу обратиться к врачу, который найдет причину кашля.v
Заблуждение 4. Использование неэффективных народных средств
Здесь мы рассмотрим сразу четыре распространенные ошибки, выясним их природу и определим правильный порядок действий.
| Ошибка | Почему это неправильно | Что нужно делать |
|---|---|---|
| Нахождение в сухом помещении во время ОРЗ. | Это устоявшийся миф, будто влажность в помещении препятствует выздоровлению. На самом деле сухой воздух снижает активность интерферонов, необходимых для борьбы с вирусом. На самом деле сухой воздух снижает активность интерферонов, необходимых для борьбы с вирусом. | Намеренно повышать влажность в помещении, где находится больной. В этом поможет бытовая техника или обычная влажная уборка. |
| Отказ от лекарств в пользу растительных аналогов. | Люди боятся лекарств, считая их химией. Но растения могут нанести не меньший вред (например, передозировка активным веществом или аллергическая реакция). | Принимать медикаменты, подобранные врачом с учетом диагноза и сопутствующих заболеваний. |
| Лечение горчичниками и банками. | Польза их клинически не подтверждена. Зато вред в виде ожогов кожи и непомерной нагрузки на сосуды очевиден. | Выбирать методы лечения, эффективность которых доказана. |
| Игнорирование кашля. | Многие считают, что кашель, как и насморк, рано или поздно проходит сам. Но он не всегда бывает вызван легкой простудой, поэтому есть риск пропустить серьезное заболевание. | Лечить кашель, предварительно установив его причину. Важно не допустить переход его в хронический, поскольку это делает дыхательные пути более уязвимыми. |
Правильное лечение кашля
Главная задача при лечении респираторного заболевания – освободить легкие от мокроты. В первые несколько дней она может накапливаться, вызывая сухой кашель. Но в дальнейшем секрет должен разжижаться и выводиться из организма.
Если этого не происходит, необходимо принимать муколитические (разжижающие мокроту) и секретомоторные (стимулирующие ее отхождение) медикаменты. Подбирать их лучше под контролем врача.
По наблюдениям пульмонологов, мокрота лучше всего отходит по утрам, в положении лежа на боку. Не следует принимать отхаркивающие препараты на ночь, в противном случае поспать не удастся.
Если сухой кашель вызван не заболеваниями дыхательных путей, а воспалением горла или аллергией, стратегия лечения будет иной. Здесь допустимо подавлять кашлевой рефлекс. Однако это не отменяет необходимости борьбы с заболеванием, вызвавшим его.
Однако это не отменяет необходимости борьбы с заболеванием, вызвавшим его.
Что делать, если мокрота не отходит?
Это вещество накапливает болезнетворные микроорганизмы. К тому же в большом количестве оно препятствует дыханию. Поэтому нельзя допускать, чтобы мокрота скапливалась в легких. Если лекарства не помогают, можно простимулировать ее отхождение дополнительными средствами:
- обильным теплым питьем;
- ингаляциями;
- травяными сборами;
- употреблением имбиря;
- дыхательной гимнастикой.
Однако сначала следует посоветоваться с лечащим врачом. Он подскажет оптимальный состав сбора или вещество для ингаляции. Важно, чтобы они не снижали эффективность основной терапии и не вызывали индивидуальных реакций.
В случае, если самостоятельное откашливание невозможно, мокроту убирают с помощью аспиратора. К такой мере прибегают при мышечной слабости.
Гаталова Дагмара Сулимовна, терапевт, эндокринолог, врач медицинских кабинетов 36,6
 
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Как вывести мокроту из бронхов
Появление мокроты без явных причин должно насторожить человека.
В этой статье вы узнаете распространенные лекарственные средства для выведения мокроты из бронхов, а также народные средства и питание при этом состоянии.
Лекарственные средства
Препараты, которые можно приобрести в аптеке, по своему действию делятся на два типа:- Разжижающие мокроту, уменьшающие ее густоту. К таким лекарствам относятся: Бромгексин, Амброксол, АЦЦ, Лазолван.
- Стимулирующие отхаркивание мокроты (Туссин, Колдрекс).
Перед применением любых лекарственных препаратов стоит первоначально обратиться к врачу за консультацией. Кашель является симптомом разнообразных заболеваний, при которых назначаются определенные препараты.
Народные средства
Для выведения мокроты из бронхов можно воспользоваться народными средствами. Они не хуже по своему действию с аптечными препаратами, но порой бюджетнее.
Отвар овса является универсальным средством. Оно будет эффективным даже при длительном течении заболевания. Для приготовления отвара нужно залить 200-250 г. очищенного и промытого овса пятью стаканами воды и варить на маленьком огне 1 час. Остудить отвар и выпить в течении одного дня, повторяя процедуру до улучшения.
Хорошим средством считается молоко с добавлением соды. Нужно в стакан теплого молока добавить щепотку соды. Можно добавлять в теплое молоко мед, желток яйца, масло.
Одну луковицу мелко нарезать, засыпать 2-3 ст.л. сахара, оставить на ночь. Готовый сироп употребить в течение дня по столовой ложке. Повторить процедуру до улучшения.
Питание при кашле
При болезнях важную роль играет и рацион. Рекомендовано, при плохом отхождении мокроты, пить травяные чаи; употреблять мед, имбирь, лимон; кушать чеснок; умеренное потребление острых продуктов тоже помогает разжижать мокрот облегчая ее отхождение. Не желательно употреблять в пищу жаренные и жирные продукты, кисло-молочные продукты, мясо, продукты, вызывающие аллергию.
Не желательно употреблять в пищу жаренные и жирные продукты, кисло-молочные продукты, мясо, продукты, вызывающие аллергию.Если придерживаться всех пунктов лечения то можно быстро избавиться от мокроты в бронхах. Главное, уделить внимание питанию, влажности воздуха в помещении, своевременному отхаркиванию мокроты, разумному применению лекарственных и народных средств, а также употреблять больше жидкости.
Лабораторная диагностика мокроты в СЗЦДМ
Патологическое отделяемое из дыхательных путей называется мокротой. Это секреторный продукт, который выделяется клетками эпителия и скапливается на стенках органов дыхания. В норме мокрота отсутствует, а секрет, который производит дыхательная система — проглатывается. Во время болезни его становится слишком много и он откашливается.
Исследование мокроты необходимо при наличии патологического процесса в легких и бронхах. Анализ позволит определить причины патологии, стадию процесса и характер болезни.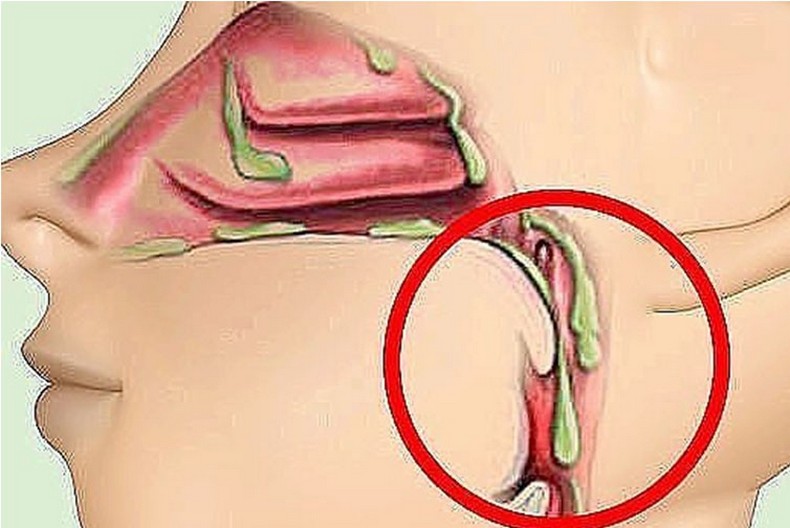 Это исследование назначается в динамике, что позволяет оценить адекватность терапии и корректировать её, при необходимости.
Это исследование назначается в динамике, что позволяет оценить адекватность терапии и корректировать её, при необходимости.
Лечащий врач может назначить анализ мокроты, если есть длительный кашель, хронический патологический процесс в органах дыхательной системы, при неясности диагностической картины.
Виды исследования мокротыРазличают следующие виды исследования мокроты:
-
Макроскопическое
-
Микроскопическое
-
Микробиологическое
-
Химическое.
Перейти к анализам
Макроскопический анализ позволяет оценить общие свойства и характер мокроты. Оценивается количество мокроты, её консистенция, цвет, запах. Также, изучаются примеси, их характер и количество, различные волокна.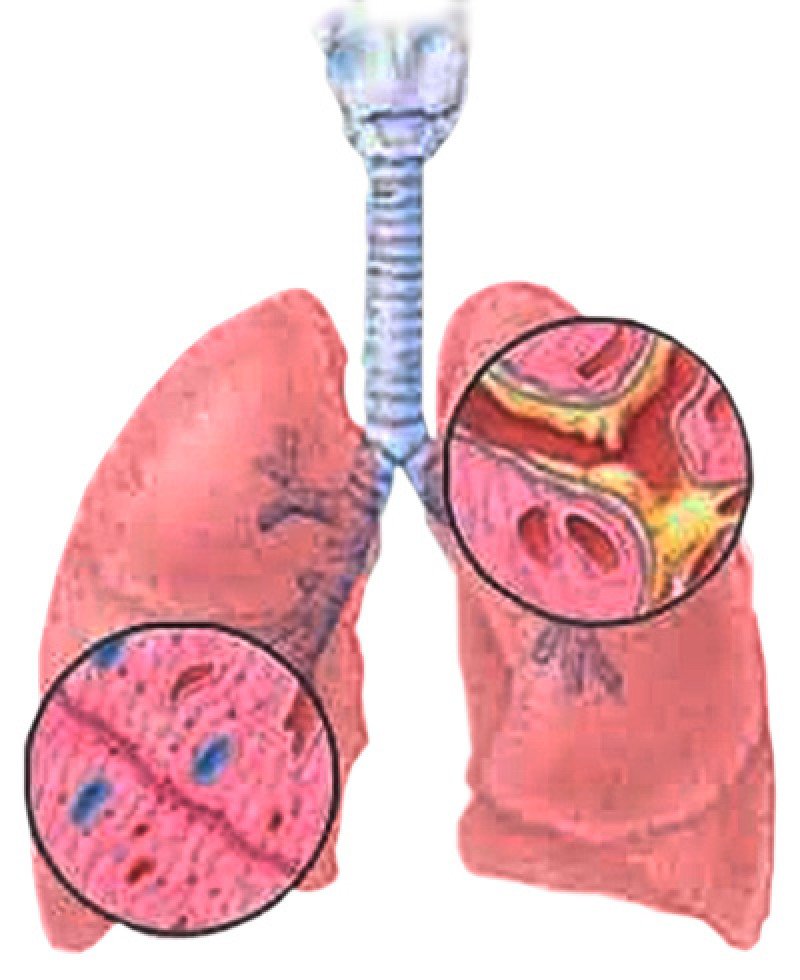 Можно определить гной, слизистые частицы, серозную жидкость, элементы гнилостного процесса или распада тканей, кровь, волокна фибрина. Данные элементы могут отсутствовать, встречаться по одному или в комбинациях друг с другом.
Можно определить гной, слизистые частицы, серозную жидкость, элементы гнилостного процесса или распада тканей, кровь, волокна фибрина. Данные элементы могут отсутствовать, встречаться по одному или в комбинациях друг с другом.
Микроскопический анализ дает более точной представление о составе мокроты. Увеличение позволяет определить наличие клеток, элементов тканей. Это могут быть следы эпителия, лейкоциты, эозинофилы, эритроциты.
Бактериологическое исследование помогает подтвердить или исключить наличие микроорганизмов в мокроте. Это могут быть бактерии, грибок, паразиты. Проводится также анализ на чувствительность к антибактериальной терапии, что делает лечение более эффективным, сокращает его сроки и исключает неправильную тактику ведения пациента.
Химический анализ мокроты менее информативен. Проводится реакция на гемосидерин, что позволяет говорить о примеси крови. Также, оценивает кислотность биоматериала.
Виды мокроты
Мокроту можно классифицировать по нескольким признакам. Основным параметром является её характер. Различают такие виды мокроты:
Основным параметром является её характер. Различают такие виды мокроты:
Наблюдается при астме и воспалительных процессах. Имеет тягучую консистенцию, прозрачный цвет, стекловидный характер.
Сопровождает прорыв абсцесса или эмпиемы в просвет бронха. Имеет белый цвет с оттенком желтого или зеленого, непрозрачная, густая, имеет характерный запах.
- слизисто-гнойная мокрота продуцируется при воспалительных процессах с бактериальным возбудителем. Представляет собой вязкую массу, мутную, неоднородную, с вкраплениями гноя и слизи.
- кровянистая
Может содержать прожилки крови или сформированные сгустки. Это происходит при онкологическом процессе, туберкулезе. Кровь может быть алого или малинового цвета, в зависимости от вида и давности кровотечения.
Мокрота жидкой консистенции является результатом пропотевания воды из капилляров в легкие, наблюдается при задержке крови в малом кругу кровообращения, отеке легких. Может иметь розоватый цвет.
Может иметь розоватый цвет.
Собирать материал для анализа необходимо в утренние часы, натощак. Подготовка к сбору мокроты включает в себя полоскание ротоглотки, отплевывание слюны. Задача правильного сбора — выделение лишь той мокроты, которая откашливается, без примесей изо рта или носа.
Пациенту рекомендуют набрать побольше воздуха в легкие и начать кашлять. После этого происходит забор материала.
Материал для исследования собирается в стерильную посуду. После откашливания материала, контейнер закупоривается и отправляется в лабораторию. Важно, чтобы мокрота была свежей, иначе происходит изменение кислотности, а часть жидкости высыхает. Предусмотрены индивидуальные плевательницы с плотно прилегающей крышкой. До передачи в лабораторию, контейнер с собранным материалом хранится в холодильнике.
Как трактуются показатели анализа?
Оценка результатов всегда проводится в комплексе с анализом клинической картины, симптоматики и других исследований пациента. К примеру, на анализ сдается небольшое количество мокроты, но важно знать количество выделяемого вещества в сутки.
Наличие слизи наблюдается при остром бронхите, астме. Слизь и гной выделяются при бронхоэктазии, воспалении легких, абсцедировании, различных бронхитах. Кровь в мокроте наблюдается при тяжелом течении болезни, при инфаркте легкого, злокачественном росте, туберкулезе. Темный цвет и неприятный запах, наличие распадающихся тканей говорит о гангрене легкого.
Микроскопия мокроты позволяет исключить или подтвердить наличие паразитов. Это могут быть аскариды, эхинококк. Гнойные пробки формируются в мокроте при процессах гниения. Могут наблюдаться участки опухоли или легочных тканей, что говорит о распаде органа. Если в мокроте появилось большое количество плоского эпителия, скорее всего, материал смешан со слюной и требуется повторный анализ. Цилиндрические клетки эпителия в мокроте накапливается при остром воспалительном процессе в дыхательных путях, астме или онкологическом процессе. Лейкоциты входят в состав гнойной и слизистой мокроты и говорят о воспалении соответствующего характера. Наличие эозинофилов характерно для астмы или соответствующего вида пневмонии. Проводится исследование клеток на атипичность — если таковые обнаружены, возможно присутствует рост опухоли. Различные волокна говорят о распаде тканей. При астме также встречаются характерные спирали и кристаллы. Это слепки дыхательных путей, которые формируют элементы слизи.
Если в мокроте появилось большое количество плоского эпителия, скорее всего, материал смешан со слюной и требуется повторный анализ. Цилиндрические клетки эпителия в мокроте накапливается при остром воспалительном процессе в дыхательных путях, астме или онкологическом процессе. Лейкоциты входят в состав гнойной и слизистой мокроты и говорят о воспалении соответствующего характера. Наличие эозинофилов характерно для астмы или соответствующего вида пневмонии. Проводится исследование клеток на атипичность — если таковые обнаружены, возможно присутствует рост опухоли. Различные волокна говорят о распаде тканей. При астме также встречаются характерные спирали и кристаллы. Это слепки дыхательных путей, которые формируют элементы слизи.
Наличие грибка, мицелия, бактерий говорит о наличии соответствующей инфекции.
Какие болезни диагностируются с помощью анализа мокроты?
Анализ мокроты — ключевой этап диагностики целого ряда дыхательных патологий. Рассмотрим подробнее эти болезни.
Острый бронхит
Мокрота начинает выделяться на первых стадиях болезни. Вначале она слизистая и вязкая, но постепенно приобретает слизисто-гнойный характер. Постепенно растет и количество отделяемого материала. Под микроскопом можно обнаружить лейкоциты, много эпителиальных клеток, одиночные эритроциты.
Хронический бронхит
Пациенты с хроническим бронхитом отмечают регулярное отхаркивание большого количества мокроты слизисто-гнойного характера. Изредка встречаются прожилки крови, особенно после интенсивного кашля. В мокроте появляются альвеолярные макрофаги, фибринозные слепки дыхательных путей, а также представители флоры.
Астма
Мокрота при астме слизистая и вязкая, имеет стекловидный характер. Наблюдаются спиральные элементы Куршмана и кристаллические фрагменты Шарко-Лейдена, эозинофилы.
Бронхоэктазы
Для данной патологии характерно большое количество мокроты, которое может достигать 1 литра. Отделяемое имеет грязный, серо-зеленый оттенок. Если оставить мокроты в посуде на время, она расслоится на несколько видов: слизь, гной и серозная жидкость. Наблюдаются пробки Дитриха, значительное количество лейкоцитов, биохимические примеси.
Пневмония
Характерная мокрота продуцируется при крупозной пневмонии. Она имеет вязкую консистенцию, ржавый цвет, выделяется в небольшом количестве. С развитием болезни увеличивается её количество, приобретается слизисто-гнойный характер. Из примесей наблюдается фибрин, измененные эритроциты. Постепенно, эритроцитов становится меньше, повышается количество лейкоцитов.
Абсцесс легкого
Мокрота двухслойная, содержит большое количество гноя и примеси слизи. Микроскопическое исследование позволяет обнаружить лейкоциты, волокна тканей, элементы жирных кислот, гематоидин и холестерин. Бактериологический анализ позволяет оценить характер флоры.
Туберкулез
Мокрота продуцируется при кавернозной форме болезни. Это сопровождается гнойным отделяемым, с примесями крови и слизи. Микроскопия позволяет определить наличие линз оха, волокон, кристаллов кислот. Если наблюдаются обызвествленные участки, это говорит о распаде старого туберкулезного очага.
Злокачественная опухоль
Появление мокроты наблюдается при распаде. Она содержит участки тканей, волокна, кровь, атипичные клетки. Характер — кровянистый, слизистый.
Как видим, многие болезни имеют общие показатели мокроты. Это еще раз напоминает о необходимости целостной оценки клинической картины, в комплексе с симптомами и результатами других исследований.
Ошибки в лечении кашля, что делать, если кашель не проходит
Продуктивное лечение болезни зависит от ее стадии. И если вы проснулись с болью в горле, необходимо понять что происходит с организмом в данную минуту.
Первая стадия: сухой кашель (непродуктивный)
Это первая стадия болезни. Вирус попал в организм, и вы чувствуете как горло и трахеи начали раздражаться. Инстинктивно вам хочется кашлять, но нечем.
Вторая стадия: влажный кашель (продуктивный)
На этой стадии уже появилась мокрота, кашель стал влажным. В этот период ее важно вывести из легких. Посетите врача, и вам выпишут муколитические препараты. К примеру, Флуимуцил. Препарат разжижает мокроту, и помогает ей легко выйти из организма.
Третья стадия: глубокий сильный кашель
На этой стадии врачи прогнозируют осложнения. Бронхит и пневмония, которые могут протекать даже без симптомов. Если вы заметили небольшую температуру (около 37 градусов), усталость, затрудненное дыхание – обязательно посетите врача. Он послушает вас, при необходимости – сделает рентген и назначит более серьезные препараты для лечения болезни (антибиотики).
Основные ошибки и заблуждения в лечении кашля:
1. Кашель нужно лечить антибиотиками
Антибиотики подходят для лечения бактериальной инфекции (кашля третьей стадии) и их может назначить только врач после получения анализов пациента. Как правило, простудный кашель вызван вирусом, а не бактериями, поэтому лечить его нужно совсем другими препаратами.
Для того чтобы предотвратить присоединение бактериальной инфекции, важно вывести мокроту из легких как можно скорее. В этом помогут муколитические препараты. Флуимуцил разжижает мокроту, увеличивает объем и облегчает ее отделение.
Врач, кандидат медицинских наук Антон Родионов в своей книге: «Лекарства. Как выбрать нужный и безопасный препарат» отмечает: «Не надо назначать антибиотики, если их можно не назначать. Это самое важное правило»[1]
2. Принимать противокашлевые препараты при влажном кашле
Иногда кашель настолько мешает жить, что хочется его подавить хотя бы в офисе или на ночь. Это опасно. Вы мешаете организму бороться с вирусом. Противокашлевые препараты подавляют рецепторы, которые отвечают за кашель, а кашель, в свою очередь, призван убирать из легких мокроту и противостоять осложнениям.
Одновременное применение Флуимуцила® с противокашлевыми средствами может усилить застой мокроты из-за подавления кашлевого рефлекса.
3. Если врач назначил антибиотики, то принимать отхаркивающие препараты не имеет смысла
При визите к врачу, обязательно возьмите с собой препараты, которые уже принимаете. Антибиотики уничтожают источник воспаления, а вспомогательные препараты способствуют отхождению мокроты из легких. Важно! Только врач сможет правильно подобрать комбинацию препаратов для успешного лечения.
Обратите внимание! Интервал между приемом ацетилцистеина (действующего вещества препарата Флуимуцил) и антибиотиков должен составлять не менее 2 часа [2].
4. В помещении должно быть тепло и сухо, иначе получу осложнения
Это не совсем так. Если в помещении слишком сухой воздух, вы очень вероятно столкнетесь с затруднением в отхождении мокроты из легких. Исследователи Национальной академии наук обнаружили прямую взаимосвязь между влажностью воздуха в помещении и скоростью выздоровления пациентов:
«Повышение влажности — полезная стратегия для уменьшения симптомов гриппа и ускорения выздоровления. Вдыхание сухого воздуха вызывает стрессовые реакции, нарушающие функцию интерферонов — веществ, играющих важнейшую роль в противовирусной защите», — пишут ученые из Йельского университета в Нью-Хейвене Акико Ивасаки [3] .
Именно поэтому важно часто проветривать помещение, где находится пациент и делать там влажную уборку.
5. Буду принимать растительные аналоги, зачем эта химия?
Частое заблуждение. Действующее вещество в растительном аналоге может превышать необходимое вам в несколько раз. А препарат помогает четко рассчитать необходимую дозу так, чтобы исключить побочные эффекты.
Что делать, если мокрота не отходит?
«Мокрота в горле может быть симптомом как заболеваний горла и носа, так и заболеваний верхних и нижних дыхательных путей» – говорит врач-оториноларинголог Арина Макоева, автор инстаграм-аккаунта @doctor_makoeva:
«При хроническом синусите, аденоидите, полипозных образованиях околоносовых пазух стекание густой вязкой слизи по задней стенке глотки и последующее ее откашливание может ошибочно расцениваться пациентом как мокрота. В начале заболевания пациенты часто жалуются на кашель с трудноотделяемой густой прозрачной мокротой, иногда с прожилками крови при сильном надрывном кашле. Через пару дней отмечается более продуктивный кашель с мокротой, которая приобретает уже желтоватый оттенок. Кроме основной жалобы на кашель с мокротой, пациента также беспокоят симптомы общей интоксикации — слабость, головная боль, повышение температуры до 38° С. Лечение подобного состояния основывается на комплексном подходе с назначением муколитиков, НПВС, антибиотиков и симптоматической терапии».
Если вы отметили у себя эти симптомы – обратитесь к врачу, он назначит вам анализы и подберет подходящие в вашем конкретном случае препараты.
Будьте здоровы!
*Вся информация носит ознакомительный характер и не может служить заменой очной консультации врача
**На правах рекламы
__________________
Источники:
1. Лекарства. Как выбрать нужный и безопасный препарат/ Антон Родионов. – Москва: Издательство «Э», 2015. – 160 с. – (Академия доктора Родионова)
2. Инструкция по медицинскому применению препарата Флуимуцил П N012971/01
3. PNAS [Электронный ресурс] / Eriko Kudo, Eric Song, View ORCID ProfileLaura J. Yockey, и др. — Электрон. журн. — National Academy of Sciences, 2019. — Режим доступа: pnas.org/content/116/22/10905, свободный. — Электрон. версия печ. публикации.
Хроническая обструктивная болезнь легких – особенности применения муколитиков :: ТРУДНЫЙ ПАЦИЕНТ
Л.А.Горячкина, О.С.Дробик
РМАПО, Кафедра клинической аллергологии, Москва
Хроническая обструктивная болезнь легких (ХОБЛ) является серьезной проблемой для здравоохранения из-за широкой распространенности заболевания, сокращения продолжительности жизни, значительного экономического ущерба, связанного с временной и стойкой утратой трудоспособности самой активной части населения [6]. По оценкам ВОЗ 2007 г., в настоящее время от этой болезни страдает 210 млн человек, и к 2020 г. число больных удвоится. Также отмечено, что если за последние десятилетия общая смертность и смертность от сердечно-сосудистых заболеваний снижается, то смертность от ХОБЛ выросла на 28%, и, по прогнозам к 2030 г., ХОБЛ станет третьей по значимости причиной смерти во всем мире [7]. Развитие ХОБЛ может быть наследственно детерминированным при врожденном дефиците a1-антитрипсина, но чаще оно обусловлено активным или пассивным курением, загрязнением воздушной среды, длительным воздействием профессиональных факторов, неблагоприятной окружающей средой жилища. Печально, что в первую очередь высокая заболеваемость ХОБЛ, обусловлена широкой распространенностью курения (80-90% случаев). Доказано, что максимальные показатели смертности от ХОБЛ наблюдаются именно у курильщиков [7]. В настоящее время болезнь поражает мужчин и женщин почти равномерно, отчасти, в связи с возросшим потреблением табака среди женщин в странах с высоким уровнем дохода и повышением риска воздействия загрязненного воздуха внутри помещений в странах с низким уровнем дохода (в результате использования твердого топлива для приготовления пищи и обогрева). ХОБЛ – заболевание, характеризующееся ограничением воздушного потока, которое необратимо полностью. Ограничение воздушного потока, как правило, имеет неуклонно прогрессирующий характер и вызвано патологической реакцией легких на воздействие различных вредоносных частиц и газов. Необратимые вентиляционные нарушения обусловлены развитием и прогрессированием эмфиземы легких [6]. Заболевание чаще развивается к 40-50 годам. Основные клинические проявления ХОБЛ: выраженные в различной степени кашель и одышка, продукция и выделение мокроты. Степень их выраженности зависит от стадии заболевания, скорости прогрессирования болезни и преимущественного уровня поражения бронхиального дерева. Первыми признаками, с которыми пациенты обычно обращаются к врачу, являются кашель и одышка, иногда сопровождающиеся свистящим дыханием с выделением мокроты. Эти симптомы более выражены по утрам. Степень данных симптомов варьирует от одышки при интенсивной физической нагрузке и эпизодического кашля до одышки в покое с признаками правожелудочковой недостаточности и постоянного кашля. Одышка, ощущаемая при физической нагрузке, возникает в среднем на 10 лет позже появления кашля. Однако в ряде случаев возможен дебют заболевания с одышки. Мокрота выделяется в небольшом количестве (редко более 60 мл/сут) утром, имеет слизистый характер. Хронический кашель и продукция мокроты часто на много лет предшествует развитию ограничения воздушного потока, хотя не у всех пациентов с продуктивным кашлем развивается ХОБЛ. Заболевание может быть заподозрено у всех пациентов с наличием кашля, продукции мокроты, одышки, воздействием факторов риска в анамнезе [1]. Диагноз подтверждается с помощью спирометрических методов. В соответствии с рекомендациями Европейского респираторного общества ХОБЛ классифицируется по степени тяжести, причем главный ориентир – показатели, полученные при функции внешнего дыхания (ФВД). При ХОБЛ легкой степени тяжести – ОФВ1>70% от должных величин, объемные показатели нормальные; при средней степени тяжести – ОФВ1 – 50-69% от должных величин, происходит увеличение остаточной емкости легких; при тяжелой степени – ОФВ1 менее 50% от должных величин. Данная классификация признана рабочей и в России [6, 7]. Специалисты GOLD [7] также выделяют нулевую стадию ХОБЛ – стадию группы риска, в которую входят больные с такими хроническими симптомам, как кашель и мокрота, но с нормальными результатами спирометрии.
Задачами терапии ХОБЛ являются: предупреждение прогрессирования болезни, уменьшение выраженности клинических симптомов, достижение лучшей переносимости физической нагрузки и повышение качества жизни больных, предупреждение осложнений и обострений, а также снижение смертности [6, 7]. Основными направлениями лечения ХОБЛ являются: уменьшение воздействия неблагоприятных факторов внешней среды (в том числе отказ от курения), обучение больных, использование лекарственных средств и немедикаментозная терапия (оксигенотерапия, реабилитация и др.). Установлено, что отказ от курения позволяет замедлить нарастание бронхиальной обструкции. Поэтому лечение табачной зависимости актуально для всех пациентов, страдающих ХОБЛ.
Основой лечения уже сформировавшейся ХОБЛ является фармакотерапия. При современном уровне развития медицины лекарственные препараты могут только предотвратить усугубление тяжести состояния и повысить качество жизни пациентов, но при этом не способны полностью устранить морфологические изменения, возникшие в ходе развития болезни. Поэтому, при ведении больных с данной нозологией, следует иметь в виду, что ни одно из имеющихся лекарственных средств не влияет на темпы снижения бронхиальной проходимости, что является отличительной чертой ХОБЛ. В лечении ХОБЛ центральное место в качестве базисной терапии занимают бронхолитические препараты, поскольку именно бронхиальная обструкция играет первостепенную роль в патогенезе ХОБЛ [1]. Хотя при ХОБЛ имеет место необратимая бронхообструкция, применение бронхолитиков позволяет уменьшить выраженность одышки и других симптомов ХОБЛ приблизительно у 40% больных и увеличить толерантность к физической нагрузке [1]. Сейчас наиболее предпочтительно назначение ингаляционных форм бронхолитиков, обладающих рядом преимуществ и минимальным риском развития побочных системных эффектов. Бронхолитические препараты могут назначаться как по потребности, для уменьшения выраженности симптоматики в стабильном состоянии и при ухудшении, так и регулярно, в превентивных целях и для уменьшения выраженности симптомов. Надо отметить, что вопросы выбора бронхолитических препаратов до конца не определены и противоречивы. В первую очередь это связано с тем, что и b2-агонисты, и антихолинергические препараты практически одинаково эффективны при ХОБЛ: они уменьшают одышку и улучшают качество жизни пациентов. Для терапии «по требованию» более всего подходят b2-агонисты короткого действия, характеризующиеся быстрым воздействием на бронхиальную обструкцию (при сохранившемся обратимом ее компоненте), улучшая самочувствие больных в короткие сроки. Тем не менее, основными бронходилататорами для лечения ХОБЛ считаются холинолитики. Это объясняется, прежде всего, тем, что обратимый компонент бронхиальной обструкции контролируется парасимпатическим отделом вегетативной нервной системы. Кроме того, больные ХОБЛ – это, как правило, люди пожилого и старческого возраста, у которых b2-агонисты могут закономерно вызывать нежелательные явления, да и чувствительность мускариновых рецепторов сохраняется до самого преклонного возраста. Также возможный вариант применения бронхолитической терапии при плохой переносимости b2-агонистов или с целью увеличения мощности бронхолитического действия для купирования приступов – применение комбинированных препаратов (комбинация ипратропиума бромида и фенотерола). Доза b2-агониста в этом препарате вдвое меньше, чем в стандартных ингаляторах; при этом сочетание двух лекарственных средств потенцирует действие друг друга. Комбинация ингаляционного b2-агониста (короткодействующего) и холиноблокатора сопровождается улучшением бронхиальной проходимости в большей степени, с меньшим количеством побочных эффектов, чем при назначении любого из этих препаратов в рамках монотерапии. Наибольший эффект комбинированная терапия может иметь у больных с тяжелым обострением ХОБЛ и очень выраженной бронхиальной обструкцией (ОФВ1Одним из звеньев патогенеза ХОБЛ является нарушение дренажной функции легких, что связано, с избыточным образованием и повышением вязкости бронхиального секрета, а также ухудшением его эвакуации. При этом перистальтические движения мелких бронхов и «мерцание» реснитчатого эпителия крупных бронхов и трахеи не в состоянии обеспечить адекватный дренаж бронхиального дерева. В норме процесс образования бронхиального секрета и его продвижение в проксимальном направлении является одной из защитных функций дыхания. Слой бронхиальной слизи увлажняет вдыхаемый воздух, нормализует его температуру, осаждает и эвакуирует пыль, фиксирует микробы и их токсины [3]. Бронхиальный секрет не только механически защищает эпителий от микроорганизмов, но и оказывает бактериостатическое действие. Существует физиологический механизм выведения слизи из трахеобронхиального дерева – мукоцилиарный клиренс (МЦК) [4]. МЦК является важнейшим механизмом, обеспечивающим санацию дыхательных путей, одним из основных механизмов системы местной защиты органов дыхания и обеспечивает необходимый потенциал барьерной, иммунной и очистительной функций респираторного тракта. У здорового человека мукоцилиарный клиренс обеспечивается работой реснитчатого эпителия при нормальной реологии бронхиальной слизи. Сигаретный дым, дефицит a1-антитрипсина, токсины микроорганизмов вызывают разрушение и уменьшение количества реснитчатых клеток, снижение активности ресничек. В ответ на это происходит гиперпродукция слизи бокаловидными клетками и железами подслизистого слоя, что становится не защитным, а патогенным фактором. Меняется реология бронхиальной слизи: увеличиваются ее вязкость и адгезивность, снижается эластичность, что также способствует ухудшению мукоцилиарного клиренса, мукостазу, а значит, развитию микробной колонизации, нарушению бронхиальной проходимости, нарастанию дыхательной недостаточности и т.д. [2]. Отмечено, что чем выше вязкость слизи, тем ниже скорость ее продвижения по респираторному тракту. Ухудшение реологических свойств бронхиального секрета приводит также к нарушению подвижности ресничек мерцательного эпителия, что блокирует их очистительную функцию. С повышением вязкости скорость движения мокроты замедляется или вовсе прекращается. Повышение вязкости, замедление скорости продвижения бронхиального секрета способствует фиксации, колонизации и более глубокому проникновению микроорганизмов в толщу слизистой оболочки бронхов, что приводит к усугублению воспалительного процесса, нарастанию бронхиальной обструкции, формированию оксидативного стресса. Все это способствует развитию центрилобулярной эмфиземы, дыхательной недостаточности. Формирование эмфиземы приводит к постепенной утрате обратимого компонента бронхиальной обструкции и нарастанию ее необратимого компонента [2, 3]. Таким образом, гиперпродукция слизи при развитии ХОБЛ способствует ее накоплению в дыхательных путях, в результате чего формируется благоприятная среда для развития бактериальной инфекции, что в конечном итоге приводит к очередному обострению заболевания.
Учитывая, данный патогенетический механизм, при лечении больных ХОБЛ необходимо использовать препараты, улучшающие или облегчающие отделение измененного бронхиального секрета, предотвращающие мукостаз и улучшающие МЦК [4]. Это достигается в значительной степени благодаря применению муколитических (мукорегуляторных) препаратов [3]. Цель муколитической терапии – уменьшение кашля и облегчение отхождения мокроты. Основной терапевтический эффект муколитиков заключается в непосредственном разжижении патологически вязкого секрета посредством изменения состава и количества гликопротеина слизи, который секретируют клетки эпителиальной выстилки дыхательных путей. Однако следует помнить о том, что по механизму действия муколитики не являются средствами воздействия на основное звено ХОБЛ – воспалительную реакцию, также муколитики не находят точки приложения там, где бронхиальная обструкция связана с бронхоспазмом или необратимыми явлениями. Муколитики используются в ходе симптоматической терапии, так как оказывают влияние на клинические симптомы заболевания [8]. В последнее время в терапии ХОБЛ активно обсуждается целесообразность длительного использования мукорегуляторных препаратов. Полученные результаты их применения противоречивы [3, 4]. В связи с тем, что до последнего времени практически не проводились рандомизированные мультицентровые контролируемые исследования, доказывающие эффективность применения муколитических препаратов при ХОБЛ, отношение к этим средствам в национальных и международных руководствах по диагностике и лечению ХОБЛ неоднозначно. Федеральная программа [6] рекомендует применение муколитических препаратов по необходимости и в периоды обострений, а также ремиссий. В то же время в GOLD [7] отмечается, что, несмотря на улучшение состояния у некоторых пациентов с вязкой мокротой, в целом эффективность муколитиков невелика, и, следовательно, широкое использование этих препаратов не может быть рекомендовано на основе существующих доказательств (уровень доказательности Д). Эффективность муколитиков доказана только у больных с легким течением ХОБЛ (ОФВ1>50% от должного) в ряде коротких (2-6 мес) исследований [9]. Результаты систематического Кохрановского обзора показывают, что применение муколитиков ассоциировано с меньшей частотой внезапных обострений ХОБЛ (на 29% реже) [8]. Согласно рекомендациям NICE, муколитическую терапию следует проводить пациентам с хроническим продуктивным кашлем и продолжать ее при ослаблении симптоматики [3, 4]. При непостоянном характере продуктивного кашля (например, преимущественно в зимние месяцы) продолжительность приема муколитиков составляет 3-6 мес. Целесообразно проведение начального пробного лечения, когда муколитики назначают на 4-6 нед в начальной установленной дозе, и осуществляется наблюдение за пациентом на протяжении 4-6 нед. При этом критерии наблюдения достаточно субъективны и базируются на собственной оценке пациентом изменений характера кашля с мокротой [3]. Обычно пролонгированное лечение муколитическими препаратами клинически эффективно в случае неоднократных, затяжных или тяжелых обострений ХОБЛ [8]. Основанием для продолжительного применения муколитических препаратов при ХОБЛ является снижение частоты и сокращение сроков обострений заболевания, однако муколитическая терапия не оказывает влияния на самый существенный прогностический показатель при ХОБЛ – величину ОФВ1. При лечении больных ХОБЛ хорошего результата можно добиться, назначая сочетания муколитических препаратов и бронхолитиков. Наличие вязкой мокроты препятствует доступу ингаляционных препаратов к слизистой бронхов. Поэтому обеспечение экспекторации и освобождение слизистой бронхов от слизи способствует усилению эффективности препаратов и уменьшению их дозы [3, 4]. С другой стороны, бронхолитическая терапия потенцирует действие муколитиков и усиливает их активность. Известно, что b2-агонисты (формотерол, сальбутомол, тербуталин) и теофиллин потенцируют мукоцилиарный клиренс; М-холинолитики (ипратропиум бромид) и теофиллин, уменьшая воспаление и отек слизистой, облегчают отхождение мокроты [1]. Другой точкой приложения муколитической терапии являются обострения ХОБЛ при воздействии инфекционных факторов, что требует назначения антибактериальных средств [2]. При проведении антибактериальной терапии заметно повышается вязкость мокроты вследствие высвобождения ДНК из-за лизиса микробных тел и лейкоцитов. Кроме того, густая вязкая мокрота является существенным препятствием для проникновения антибиотиков в слизистую бронхов и бронхиальный секрет. В связи с этим требуется проведение мероприятий, направленных на улучшение реологических свойств мокроты и способствующих ее лучшему отхождению. Одним из таких методов является назначение муколитиков в сочетании с антибиотиками. Их совместное применение вдвое сокращает период непродуктивного изнуряющего больного кашля в 2 раза [8]. При одновременном назначении муколитиков и антибиотиков следует учитывать сведения об их совместимости. Амброксол, бромгексин и карбоцистеин при сочетанном применении с антибиотиками усиливают проникновение последних в бронхиальный секрет и слизистую оболочку бронхов, повышая их эффективность. Особенно это касается амоксициллина, цефуроксима, эритромицина, доксициклина, рифампицина и сульфаниламидных препаратов.
Одним из широко используемых в клинической практике муколитиков является амброксол. Амброксол – активный метаболит бромгексина. Наряду с мукорегулирующим действием амброксол также обладает антиоксидантными и противовоспалительными свойствами. Установлено, что амброксол стимулирует местный иммунитет (способствует увеличению активности макрофагов и повышению концентрации s-IgА), а при длительном его приеме (3-6 мес) отмечается уменьшение количества обострений ХОБЛ, их продолжительности и тяжести [5]. Кроме того, амброксол стимулирует продукцию сурфактанта – поверхностно-активного вещества, покрывающего альвеолы изнутри и улучшающего эластические свойства легких. Являясь одним из компонентов системы местной защиты легких, сурфактант препятствует проникновению в клетки эпителия патогенных микроорганизмов, обволакивая их и помогая альвеолярным макрофагам уничтожать микроб. Сурфактант также усиливает цилиарную активность мерцательного эпителия, что в сочетании с улучшением реологических свойств бронхиального секрета приводит к улучшению мукоцилиарного транспорта. Практически важно, что при одновременном назначении амброксола и некоторых антимикробных препаратов (амоксициллин, цефуроксим, доксициклин, эритромицин) отмечено повышение концентрации указанных антибиотиков в легочной ткани. Перспективным препаратом мукорегуляторного аспекта при заболеваниях легких является Амбробене (Ratiopharm, Германия), обладающий широким спектром фармакологических свойств: улучшение реологических свойств мокроты и мукоцилиарного клиренса, стимулирулирование выработки сурфактанта и улучшение местного иммунитета, повышение концентрации антибиотиков в очаге воспаления, повышение антиоксидантной защиты. Амбробене обладает выраженным мукорегулирующим и отхаркивающим действием, что связано с деполимеризацией мукопротеиновых и мукополисахаридных молекул мокроты, нормализацией функции секреторных клеток и мерцательного эпителия слизистой бронхов. Наличие различных лекарственных форм Амбробене (таблетки, капсулы ретард, сироп, растворы для приема внутрь, ингаляций и инъекций) позволяет использовать разные, в том числе и комбинированные, способы доставки препарата, что является его несомненным преимуществом.
Таким образом, назначение муколитических средств показано при проведении комплексной терапии больных ХОБЛ, так как эти препараты изменяют реологические свойства бронхиального секрета, влияют на процесс слизеобразования, оказывают нормализующее действие на биохимический состав слизи, облегчают отделение мокроты, предотвращают мукостаз и улучшают мукоцилиарный клиренс. Однако терапия муколитиками является симптоматической, ее назначение оправдано при совместном применении базисной терапии.
Литература
1. Горячкина Л.А., Дробик О.С. Фармакотерапия обструктивных заболеваний лёгких: комбинированный бронхолитик Беродуал Н. Consilium Medicum. Справочник поликлинического врача. 2006; 8.
2. Л.И.Дворецкий. Инфекция и хроническая обструктивная болезнь легких. Consilium Medicum. 2001; 3: 12.
3. Дворецкий Л.И., Муколитические и мукорегулирующие препараты в лечении хронического бронхита, РМЖ.
4. Клячкина И.Л., Муколитические препараты при продуктивном кашле у больных хронической обструктивной болезнью легких, Consilium Medicum. 2007; 9: 3.
5. Овчаренко С.И., Капустина В.А. Бронхолитическая терапия в лечении обострений хронической обструктивной болезни легких. Consilium Medicum. 2006; 8: 10.
6. Хроническая обструктивная болезнь легких. Федеральная программа (издание второе, переработанное и дополненное) / Под ред. акад. РАМН, проф. А.Г.Чучалина М.: 2004.
7. Global Initiative for Chronic Obstructive Lung Disease. Global Strategy for Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. (Based on the April 1998 NHLBI/WHO Workshop). National Institutes of Health, National Heart. Lung and Blood Institute. April 2001 (Updated 2003).
8. Leeper K.V., Jones А.М., Tillotson G. The changing bacterial etiology of chronic obstructive pulmonary disease (COPD). Chest. 1997; 112: 21S.
9. Poole P.J., Black P.N. Oral mucolitik drugs for exacerbations of chronik obstructive pulmonary disease: systematic review. BMJ. 2001; 322: 1271-4.
Будьте здоровы и не кашляйте!
Нередко, прощаясь, мы шутливо говорим близким друзьям: «Будь здоров, не кашляй!» Как же нам не кашлять?
Норма или патология?
Кашель является защитным механизмом, предотвращающим скопление в нижних дыхательных путях воздушных загрязнителей (полютантов). Для этого в бронхах продуцируется слизь, к которой прилипают все ненужные вещества. Как они потом удаляются из организма? С помощью кашля. Вся поверхность дыхательных путей выстлана эпителием, на поверхности которого есть микроскопические реснички (за что его называют реснитчатым эпителием). Они колеблются строго в одном направлении. При этом слизь со всем, что на ней осело, «дрейфует» от мелких бронхов в крупные.
Дойдя до трахеи, скопившаяся слизь вызывает раздражение кашлевых рецепторов, и возникает мощный поток воздуха — кашель, изгоняющий из дыхательных путей все ненужное.
Это в норме. А при воспалении дыхательных путей слизь загустевает, подвижность ее снижается, а откашливание — затрудняется. Кроме того, она может стать питательной средой для микробов и превратиться в мокроту. Если есть мокрота, кашель станет влажным, если нет — сухим.
Лекарства с изюминкой.
Средства, облегчающие отхождение мокроты, могут стимулировать ее выведение, разжижать с помощью ферментов или регулировать ее химический состав. Таких лекарств сейчас очень много, действуют они по разному, каждое имеет свою изюминку.
Большинство препаратов усиливают продукцию бронхиальной слизи, при этом мокрота становится менее вязкой и более подвижной. Другие за счет активных ферментов разрых- ляют мокроту и делят на фрагменты, которые переносятся дыхательными ресничками откашливаются значительно эффективнее (так действуют муколитики).
Лекарственные растения и фитопрепараты на их основе обладают вышеперечисленными эффектами. За годы применения доказали свою эффективность настои и отвары чабреца, солодки голой, душицы, девясила. Кстати, современная фарминдустрия выпускает уже готовые к применению фитопрепараты. Это удобно: не надо настаивать на водяной бане, процеживать, ждать остывания. Удобно заваривать травы в виде саше, как пакетики чая. А лучше всего применять готовые сиропы, где выверена доза активных фитовеществ. Кроме того, во флаконе они не подвержены воздействию внешней среды.
Примерами отхаркивающих препаратов из растительного сырья являются сиропы из экстрактов листьев плюща (Проспан, Геделикс). Плющ содержит сапонины — биологически активные вещества, сдерживающие рост грибов и обладающие антибактериальным действием.
Эвкабал сироп, состоящий из экстрактов подорожника и тимьяна, применяется у детей с 6 месяцев. Обе травы, особенно тимьян (известен также как чабрец, или богородская трава), обладают дезинфицирующим, отхаркивающим, противоспастическим и успокаивающим свойствами. Эти эффекты крайне важны для лечения и спастического удушливого кашля, и влажного, и со слабым отхождением мокроты. Есть также лекарственная форма для наружного применения и ингаляций — Эвкабал С с маслами эвкалипта и хвои сосны. Уже с 2-месячного возраста заболевшему малышу препарат может наноситься на кожу груди и межлопаточную область, использовать для приготовления ванны. С 5 лет Эвкабал С может применяться для паровых ингаляций. Однако такие ингаляции противопоказаны при коклюше и бронхиальной астме. При этих серьезных заболеваниях назначают комплексное лечение под строгим врачебным контролем.
Обильное теплое питье
Важным условием для успешного действия маколитиков является употребление большого количества жидкости, особенно — минеральной воды. Действительно, для более эффективного откашливания бронхиальные железы должны продуцировать большое количество жидкой слизи. Необходимо обильное питье: с учетом всех нюансов объем жидкости можно увеличить до двух суточных норм. Жидкость должна быть очень теплой — частое дробное теплое питье вызывает согревание соседних пишеводу гортани и трахеи.
Наверное, многие вспомнят старую рекомендацию при трахеите пить горячее молоко с маслом и чайной содой на кончике ножа. Сода здесь тоже неспроста: реснитчатый эпителий в бронхах активен только в слабощелочной среде. А какая рН в условиях воспаления? Конечно, кислая! В такой ситуации реснички «парализованы» и движение
слизи наверх нарушено. Потому-то и нужны щелочные минеральные воды, обязательно согретые и без газа, да и в некоторые отхаркивающие препараты тоже входит бикарбонат натрия.
Надоело кашлять!
Использование противокашлевых препаратов — лекарств, подавляющих кашлевой рефлекс, — требует особого подхода. Когда мокроты скапливается много и ее любой ценой нужно откашлять, подавление кашля представляется необоснованным и даже вредным, хотя некоторые мамы успокаиваются: ребенок кашляет реже — значит, поправляется.
Тут может сработать мина замедленного действия: на мокроте активизируется микробы, возможна закупорка бронхов слизистыми пробками. Другое дело — сухой малопродуктивный кашель, очень частый, иногда залпами, изнуряющий, надсадный, мешающий спать. так бывает при коклюше и некоторых других болезнях. Пока такой кашель окончательно не измучил ребенка (часто у детей даже живот начинает болеть от натужного кашля), необходимо подключение противокашлевых препаратов.
Нужно помнить и о редких, но заслуживающих пристального внимания эпизодах ночного кашля, который в ряде случаев расценивается как эквивалент астматических приступов. Ну и, конечно же, прожилки крови в мокроте должны стать поводом для скорейшего врачебного осмотра.
Вдох-выдох
Большое значение в лечении кашля принадлежит ингаляциям, однако и они могут быть разными. При заболеваниях верхних дыхательных путей нужны ингаляции паровые, так как частицы пара имеют большой размер и оседают на слизистых трахеи, гортани, носоглотки, увлажняя и согревая их. Тут подойдут и ингаляции над картошкой (причем лучше использовать ее очистки и даже глазки-проростки), и над чайником с травами или чайной содой.
Для грудных детей поможет хитрый способ с использованием электрочайника: чайник ставится на табурет рядом с кроваткой, и все это, как куполом, покрывается плотной тканью. Чайник с открытой крышкой кипит, но отключиться не может, как и малыш, находясь в такой паровой палатке, не может дотянуться до чайника.
Для детей старше 4 лет с успехом подойдут самодельные ингаляторы из маленькой стеклянной емкости (бутылочки) и трубочки: вдох — ртом, выдох — носом. Такая схема позволяет ребёнку ингалироваться, даже если у него повышенная температура, ведь
согреваются только дыхательные пути, а не лоб и не лицо.
При болезнях нижних дыхательных путей (пневмониях, бронхитах, особенно с бронхоспазмом) нужны ультразвуковые или компрессорные ингаляторы — небулайзеры. Только они могут обеспечить оптимальный размер частиц, за счет чего ингалируемые лекарства попадут в мелкие бронхи и легкие. Такие ингаляторы сейчас вполне доступны по цене. Детям, часто болеющим простудными заболеваниями, особенно с обструктивным синдромом, они позволяют избежать госпитализации, а ведь раньше такие приборы были только в больницах. Главное, четко соблюдать инструкции врача по применению ингалятора и дозировке отхаркивающих лекарств.
Антибиотики — не панацея
Следует отметить, что часто кашель остается «хвостом» перенесенного ОРЗ, как бы отставая по времени от лихорадки, и это настораживает родителей: да, температура нормализовалась, но ребенок ведь кашляет! Подобные ситуации могут подтолкнуть к неоправданному назначению антибиотиков, а если они уже были назначены — к чрезмерно длительному их курсу.
Тут важно понять главное: воспалительный процесс в органах дыхания закончился, но очиститься от мокроты сразу они не могут, нужно некоторое время и активное отхаркивающее лечение. Затяжной кашель — это своего рода издержки эволюции: у всех животных бронхиальная слизь без труда отходит «в бок», а вот у прямоходящего человека — против законов гравитации — вверх. Конечно, при многих респираторных заболеваниях без антибактериальной терапии не обойтись, но и переоценивать роль антибиотиков нельзя, они — не панацея.
Как бороться со слизью?
Надо иметь в виду, что слизь также продуцируется слизистой оболочкой глотки, носа и его придаточных пазух, лимфоидными образованиями (миндалинами, аденоидами). Слизь и мокрота накапливаются в носоглотке, стекают по задней стенке и раздражают надгортанник, вызывая рефлекторный кашель, особенно по утрам. Подобный «верхний» кашель требует местных мероприятий.
- Промывание носа и пазух слабосоленой водой (она готовится из поваренной соли и имеет изотоническую концентрацию, т. е. совпадающую с плазмой крови. А вкус похожа на соленую слезу). Но лучше делать промывания аптечными готовыми растворами.
- Закапывание сосудосуживающих капель.
- В ряде случаев местные (топические) антибиотики и противовспалительные средства.
- Также могут быть полезны соки алоэ и каланхоэ.
- И, опять же, отхаркивающие препараты, улучшающие отхождение мокроты из пазух носа.
Главное в лечении кашля — комплексный подход, нельзя уповать только на таблетки. Нужно помнить о поливитаминах и минеральных композициях, о вреде пассивного
курения. Даже санация жилища — банальная борьба с квартирной пылью — очень важна. Так что будьте здоровы и не кашляйте!
Бронхиальная астма — как с ней жить?
14 мая 2013 г.
Бронхиальная астма — это довольно распространенное заболевание верхних дыхательных путей, имеющее аллергическую природу в своем классическом варианте. Она проявляется, в основном, одышкой, затрудненным выдохом, а также в напряжении всех мышц, участвующих в акте дыхания.
Астма может начаться в любом возрасте, так как толчок к ее развитию может дать или какой-либо аллерген, или совокупность инфекционно — аллергических причин.
Как правило, сам диагноз бронхиальной астмы ставится врачами после наблюдения за пациентом и дифференцировки с болезнями, имеющими схожие признаки проявления. Например, бронхиты с обструкцией (то есть, сопровождающиеся сужением бронхов и затруднением дыхания) могут быть самостоятельным заболеванием инфекционной природы, а могут быть предвестниками астмы.
Первые симптомы астмы похожи на те, что развиваются при обычных ОРВИ, бронхитах, воспалении легких. Но любое затруднение дыхания должно настораживать, так как эти же признаки характерны и для начала классической астмы. Состояние, когда астма проявляется называется предастмой. В это время необходимо наблюдать за больным, чтобы точно определить, что именно вызывает приступ затрудненного дыхания.
Приступы астмы обычно начинаются постепенно, но в некоторых случаях, при бурном протекании аллергической реакции это может произойти внезапно. При постепенном развитии приступа начинается насморк, иногда чихание, потом развиваются одышка, затруднение дыхания. Особенно становится затруднителен выдох. После купирования приступа лекарствами эти явления начинают исчезать, и после окончания приступа у больного классической бронхиальной астмой отходит так называемая «стекловидная», прозрачная мокрота. Иногда сгустки мокроты имеют форму «бревнышек» или «батончиков», то есть, сохраняют форму бронхов, в которых мокрота застаивалась во время приступа.
Так как астма является хроническим заболеванием, то больной ею человек должен научиться жить со своим недугом. И не просто существовать от приступа до приступа, а полноценно жить. Для этого необходимо соблюдать правила самоконтроля и самопомощи. Еще до конца прошлого века ученые приспособили некоторые приборы для самостоятельного использования пациентов.
Больным астмой очень помог прибор пикфлоуметр. Он позволяет измерять скорость выдыхаемого из бронхов воздуха. Известно, что эта скорость падает еще задолго до ощущаемых больным проявлений приступа. Такие измерения позволяют быстро принять меры к купированию развивающегося приступа. Ориентируясь по показаниям прибора, больной сам регулирует количество лекарств. Конечно, научить больного пользоваться и правильно интерпретировать показания, а тем более, рассчитывать дозу препаратов, обязан его лечащий врач. Больной бронхиальной астмой должен находиться на учете в лечебном учреждении по месту жительства и обязательно регулярно посещать своего врача.
Если ребенок несколько раз за небольшой промежуток времени (6 месяцев) переболел бронхитами с обструкцией, то врач серьезно рассматривает такого маленького пациента как потенциального астматика. Астма у детей проявляется теми же симптомами, что и у взрослых, но по понятным причинам, купирование приступов происходит сложнее из-за невозможности самоконтроля маленьким ребенком. Родители могут заподозрить астму у своего ребенка, если у него имеется непроходящий сухой кашель, сохраняющийся на фоне относительного здоровья, и не сопровождающийся повышением температуры, а также при возникновении признаков затруднения дыхания при контакте с какими-либо аллергенами (домашними животными, пылью, химическими веществами).
Современный препарат для лечения астмы — это Симбикорт, в состав которого входят два действующих вещества : расширяющий просвет бронхов Формотерол и глюкокортикостероид Будесонид. В сочетании друг с другом они дают хороший эффект, позволяющий держать проявления бронхиальной астмы под контролем. Этот препарат выпускается в виде ингалятора. Рекомендуемая доза препарата для пациентов с контролируемой астмой (когда приступы поддаются купированию и не развиваются) — две ингаляции в сутки. Если приступ все же начался, то рекомендуется увеличить количество ингаляций до восьми.
Кроме того, для остановки внезапного сильного приступа удушья, который, в теории, может развиться у любого больного, даже с контролируемой астмой, необходимо иметь ингалятор с действующим веществом, снимающим бронхиальный спазм, например, Сальбутамол. О дозе препарата и последующих действиях после его применения необходимо консультироваться заранее со своим лечащим врачом.
Если у вас или вашего ребенка выявлена астма, не падайте духом. С этим заболеванием живут миллионы людей во всем мире, и жить полноценной долгой жизнью им помогают самые современные лекарственные средства.
Как избавиться от повышенной слизи в легких
Разнообразные методы лечения могут помочь уменьшить чрезмерное скопление слизи или мокроты, которое возникает при заболеваниях легких, таких как бронхоэктазы и хроническая обструктивная болезнь легких (ХОБЛ). Эти выделения могут блокировать суженные дыхательные пути, затрудняя дыхание. Слизь также может стать питательной средой для инфекций.
Варианты лечения включают контролируемый кашель, прием лекарств и физиотерапию грудной клетки. Ваш врач может порекомендовать вам комбинацию методов.Уменьшение количества слизи в легких может уменьшить симптомы и помочь избежать инфекций, таких как пневмония.
Веривелл / Эмили РобертсДомашние средства и образ жизни
Если у вас заболевание легких, вы можете выполнять домашние упражнения, чтобы предотвратить и уменьшить накопление слизи в легких. Эти простые методы следует выполнять регулярно для профилактики — до того, как накопится чрезмерное количество слизи.
Контролируемый кашель
Контролируемый кашель — это терапевтический метод, при котором задействуются мышцы груди и живота, улучшая выведение слизи.Есть два распространенных метода сдерживания кашля.
Глубокий кашель:
- Сядьте удобно в кресле, поставив ноги на землю
- Обхватить руками живот, глубоко вдохнуть
- Держа губы сжатыми, извергните сильный кашель, плотно прижав руки к мышцам живота
Хафф Кашель:
- Сделайте глубокий медленный вдох, чтобы полностью расширить легкие
- Затем, напрягая мышцы живота, сделайте три быстрых выдоха с открытым ртом, издавая звук «ха» при каждом выдохе.
- Продолжайте повторять это, сохраняя твердость корпуса, пока не почувствуете, что слизь распадается.
- Сделайте глубокий кашель, чтобы прочистить легкие
В отличие от хакерства, при котором мышцы груди задействуются больше, чем диафрагма, контролируемый кашель направлен на стабилизацию основных мышц для более эффективного взаимодействия с диафрагмой.
Глубокое дыхание
Упражнения на глубокое дыхание включают в себя длительные вдохи, которые помогают легким расширяться при вдохе (вдохе) и максимальном выдохе (выдохе).
Это одна из групп методов лечения, описываемых как легочная гигиена — методов, которые используют изменения в физическом положении для удаления секрета из легких.
Ваш терапевт может научить вас техникам глубокого дыхания, которые вы можете выполнять дома по регулярному графику.
Безрецептурные препараты
Некоторые безрецептурные препараты могут помочь избавиться от лишней слизи из легких.Робитуссин и Муцинекс (оба являются разновидностями гвайфенезина) обычно используются отхаркивающие средства.
Отхаркивающие средства смазывают и разжижают слизь, чтобы ее можно было легко отхаршивать. Они также могут блокировать выработку муцина, основного белка, содержащегося в слизи.
Отхаркивающие средства обычно доступны без рецепта, хотя некоторые комбинированные отхаркивающие средства могут содержать ингредиенты, отпускаемые по рецепту.
Рецепты
Муколитики включают N-ацетилцистеин и карбоцистеин и часто доступны только по рецепту.
Они разжижают выделения из легких по другому механизму, чем отхаркивающие средства, разрывая химические связи в слизи, чтобы облегчить отхаркивание выделений.
Физиотерапия грудной клетки
Физиотерапия грудной клетки (СРТ) включает методы, которые выполняются вручную или с помощью механического устройства. Некоторые техники можно выполнять в одиночку, в то время как другие требуют помощи партнера, например терапевта или члена семьи дома.
Ручной CPT сочетает в себе перкуссию (при которой сложенные ладони многократно хлопают по груди или спине) и вибрацию (при которой плоские руки вибрируют грудную стенку), чтобы разжижить слизь и вызвать кашель.Взаимодействие с другими людьми
Ваш терапевт покажет вам, как принять положение, в котором сила тяжести помогает отводить слизь.
Устройства очистки дыхательных путей , — это ручные устройства, которые используют высокочастотную вибрацию, низкочастотные звуковые волны и другие методы для разрушения слизи. Их легко использовать самостоятельно. Некоторые устройства носят как жилет, в то время как другие требуют, чтобы вы дышали в них, как на флейте.
Во время физиотерапии грудной клетки следует медленно и полностью вдыхать и выдыхать, пока слизь не станет достаточно рыхлой, чтобы ее можно было удалить.Процедура может занять от 20 минут до часа.
Упражнения по очистке слизи следует выполнять регулярно по расписанию, чтобы ваши дыхательные пути были чистыми.
Альтернативная медицина
Вы также можете использовать натуральные средства, чтобы уменьшить количество слизи в легких. Имейте в виду, что некоторые методы дополнительной и альтернативной медицины (САМ) имеют побочные эффекты, несмотря на то, что они естественны.
CAM-методы лечения, которые могут помочь очистить слизь, включают:
- Горячие жидкости: Питье теплой (не горячей) жидкости может помочь разжижить загустевшую слизь.Варианты включают чай, теплый бульон или горячую воду с лимоном.
- Steam: Вы можете использовать такие устройства, как увлажнитель с холодным туманом или паровой испаритель, чтобы вдыхать теплый воздух. Как вариант, вы можете принять горячий душ или вдохнуть пары из кастрюли с кипящей водой. Эти методы вводят влажный воздух в ваши дыхательные пути, что помогает разжижить слизь.
- Мед: Мед может уменьшить воспаление и кашель. Неизвестно, помогает ли мед откашливать слизь.
- Китайская медицина: использовались китайских трав и лечебных средств, часто с неофициальными сообщениями об улучшениях. Однако данные о преимуществах с точки зрения уменьшения количества слизи в легких не ясны. Несколько трав — мао хуан ( Herba ephedrae ), тао рен ( Semen persicae ) и хуан цинь ( Radix scutellariae ) и цигун были предложены в качестве альтернативы для облегчения симптомов респираторных заболеваний.
Посоветуйтесь со своим врачом, прежде чем пробовать какие-либо травы или добавки.Не вдыхайте масла, так как они могут вызвать воспалительную или аллергическую реакцию легких.
Слово Verywell
Уменьшение секреции слизи и ее откашливание могут помочь предотвратить инфекции, поэтому важно, чтобы вы использовали стратегии уменьшения слизи на регулярной основе, а не только тогда, когда у вас проявляются симптомы. Поговорите со своим врачом или респираторным терапевтом о лучших способах борьбы с накоплением слизи, если у вас диагностировано заболевание легких.
Дыхательные упражнения при ХОБЛ для очистки дыхательных путей
Если у вас хроническая обструктивная болезнь легких (ХОБЛ), вы, вероятно, слишком хорошо знакомы с двумя неприятными (а иногда и тревожными) симптомами: одышкой (одышкой) и хроническим кашлем из-за скопления слизи в дыхательных путях.Конечно, могут помочь лекарства, но есть также дыхательные упражнения и методы, позволяющие справиться с этими симптомами. Фактически, некоторые дыхательные упражнения — особенно те, которые помогают укрепить диафрагму — могут принести пользу, помимо мгновенного облегчения.
По данным Американской ассоциации легких, при ХОБЛ:
«Несвежий воздух может скапливаться в легких, оставляя меньше места для диафрагмы, чтобы сокращаться и приносить свежий кислород. Когда диафрагма не работает на полную мощность, тело начинает использовать другие мышцы шеи, спины и груди для дыхания. .Это приводит к более низкому уровню кислорода и меньшему резерву для упражнений и активности. При регулярной практике дыхательные упражнения могут помочь избавить легкие от скопившегося несвежего воздуха, повысить уровень кислорода и заставить диафрагму вернуться к своей работе, помогая вам дышать ».
Вы можете найти любые (или все) дыхательные упражнения при ХОБЛ, которые будут полезны при лечении ваших симптомов. Просто не забудьте посоветоваться с врачом, прежде чем пробовать их.
Библиотека научных фотографий / Getty ImagesУпражнения при одышке
Одышка, что буквально означает «голод по воздуху», может быть пугающей: в первую очередь из-за нехватки кислорода может возникать ощущение, что вы задыхаетесь, и может быть вызвано чем угодно — от определенных запахов до перхоти домашних животных до экстремальных температур.
Беспокойство — частый побочный эффект одышки, который может вызывать задержку дыхания (так называемый цикл одышки).
Следующие дыхательные упражнения станут вашей второй натурой, если вы будете выполнять их ежедневно. Так вы сможете спокойно и эффективно использовать их, когда задыхаетесь.
Дыхание с поджатой губой
Это упражнение можно выполнять в любое время, когда вы чувствуете, что не можете отдышаться, но оно особенно полезно при физических нагрузках.Когда вы испытываете одышку во время активности, это просто означает, что вашему организму требуется больше кислорода. Замедление частоты дыхания и концентрация на выдохе через сжатые губы восстановят кислород в вашей системе быстрее.
- Расслабьте голову и плечи.
- Держа рот закрытым, вдохните через нос, медленно считая до двух. Это согревает, увлажняет и фильтрует воздух.
- Сожмите губы, как будто хотите задуть свечу. Выдохните, не вытесняя воздух, на медленный счет до четырех.Если два счета на вход и четыре отсчета не кажутся вам удобными или естественными, установите свой собственный темп; просто убедитесь, что на выдох у вас в два раза больше времени, чем на вдох (например, на три счета на вдох и шесть на выдох).
- Повторить.
Преимущества дыхания через сжатые губы
По данным Фонда ХОБЛ, этот метод:
- Замедление дыхания
- Сохраняет дыхательные пути открытыми дольше, чтобы обеспечить выход застоявшегося воздуха, застрявшего в легких
- Снижает работу дыхания
- Позволяет заниматься спортом или оставаться физически активным дольше
- Улучшает обмен кислорода и углекислого газа
Глубокое дыхание
Одышка также может возникнуть в результате попадания воздуха в легкие.Глубокое дыхание — один из способов предотвратить это.
- Сядьте или лягте в удобном положении.
- Положите одну руку на грудь, а другую на живот, чуть ниже грудной клетки.
- Медленно вдохните через нос, направляя воздух вниз, так что живот поднимается, а грудь остается относительно неподвижной.
- Выдохните через рот, чувствуя, как живот расслабляется по направлению к позвоночнику, когда воздух выходит из легких.
Методы удаления слизи
Повышенное производство слизи, распространенный симптом ХОБЛ, может способствовать одышке, вызывать хронический кашель и подвергать вас риску заражения, если слизь не выводится.Взаимодействие с другими людьми
Контролируемый кашель
Кашель — это способ организма избавиться от слизи из легких. Но когда кашель не контролируется, это может усугубить ситуацию, вызывая закрытие дыхательных путей и задержку слизи в дыхательных путях.
По данным Школы медицины и общественного здравоохранения Университета Висконсин-Мэдисон, контролируемый кашель разжижает и отводит слизь, и он наиболее эффективен, когда проводится после использования ингалятора или другого лекарства.
- Сядьте на край стула, поставив обе ноги на пол, слегка наклонившись вперед.
- Медленно вдохните через нос и скрестите руки на животе.
- На выдохе наклонитесь вперед и прижмите руки к животу. Два-три раза кашляйте с приоткрытым ртом. Сделайте кашель коротким и резким.
- Выплюнуть слизь, поднявшуюся из горла, в рот.
- Сделайте перерыв и повторите при необходимости.
- Вымойте руки.
Если слизь, которую вы выделяете, зеленого, коричневого, розового или кровянистого цвета, обратитесь к своему врачу.Это может указывать на наличие инфекции или других проблем.
Хафф Кашель
Американская ассоциация легких предлагает эту версию контролируемого кашля для выделения слизи:
- Сядьте в удобное положение.
- Вдохните глубже, чем обычно.
- Используя мышцы живота, сделайте три равных вдоха и выдохните, говоря «ха, ха, ха», как если бы дул в зеркало, чтобы он испарился.
Постуральный дренаж
Постуральный дренаж включает лежа в разных положениях на кровати или на полу, чтобы способствовать оттоку слизи из легких.Ваша грудь должна быть ниже бедер, чтобы сила тяжести могла помочь слизи двигаться, поэтому вам понадобится несколько подушек, чтобы поддерживать нижнюю половину.
Лучше всего практиковать постуральный дренаж натощак, через полчаса после использования ингалятора. Удерживайте каждую позицию в течение пяти минут. Если вам нужно кашлять, сядьте и кашляйте под контролем.
Для отвода слизи из передней части легких:
- Лягте на спину. Положите две подушки под бедра и одну подушку поменьше под голову.
- Положив одну руку на живот, а другую на грудь, вдохните, выталкивая живот как можно дальше.
- При выдохе вы должны почувствовать, как рука на животе движется внутрь.
Для осушения боковых стенок легких:
- Лягте на бок. Подложите две-три подушки под бедра. Положите небольшую подушку под голову.
- Используйте технику дыхания, описанную выше.
- Через 5 минут перейти на другую сторону.
Для дренирования задней стенки легких:
- Лягте на живот, положив две-три подушки под бедра и небольшую подушку под головой. Руки положите за голову.
- Дышите, как указано выше.
Слово Verywell
Дыхательные упражнения и другие техники не могут заменить лекарства, кислородную терапию или другие меры для лечения симптомов ХОБЛ, но они могут быть полезны. Поговорите со своим врачом о любых упражнениях, которые вы хотели бы попробовать, прежде чем добавлять их в свой план ведения ХОБЛ.
Как контролируемый кашель помогает при ХОБЛ
Контролируемый кашель — это метод, который может помочь естественным механизмам очищения организма от слизи. Если у вас хроническая обструктивная болезнь легких (ХОБЛ), это может быть полезно, поскольку ваш кашлевой рефлекс мог быть ослаблен длительным воздействием раздражителя (обычно сигаретного дыма), что мешает вам очищать легкие.
BSIP / UIG / Getty ImagesКашель служит нескольким полезным целям: помимо поддержания чистоты дыхательных путей, это защитный механизм от посторонних или токсичных веществ, которые вы, возможно, вдохнули в легкие из окружающей среды.Но слишком сильный или сильный кашель может вызвать спазм дыхательных путей и, возможно, коллапс, препятствуя отхождению мокроты. Это также может утомлять вас, затрудняя дальнейший кашель.
Когда слизь накапливается в теплой влажной среде легких, она может стать рассадником бактерий, что приведет к инфекции и повысит риск обострения ХОБЛ. Контролируемый кашель помогает эффективно и безопасно снизить эти риски.
Как контролировать контролируемый кашель
Эффективный кашель — это контролируемый кашель, который исходит из глубины легких для разжижения и мобилизации слизи.Это то, чему вы легко научитесь на практике. Освоив технику, вы можете обращаться к ней, когда вам это нужно.
Эти шаги из клиники Кливленда могут помочь вам начать работу. Вы можете кашлять в салфетку и отмечать цвет, толщину или общий вид того, что вы поднимаете. Если вы заметили какие-либо существенные изменения, сообщите об этом своему врачу.
- Сядьте прямо на стул или на край кровати. Плотно поставьте ступни на землю, немного наклонитесь вперед и сделайте несколько глубоких вдохов, чтобы помочь телу расслабиться.
- Сложите обе руки на животе и полностью вдохните через нос.
- На выдохе наклонитесь еще немного вперед и прижмите руки к животу. Слегка откройте рот и два-три раза откашляйтесь. Каждый кашель должен быть коротким и резким, и вы должны чувствовать движение диафрагмы вверх. При первом кашле слизь разжижается, а при втором и третьем кашле слизь выходит из дыхательных путей.
- Вдохните медленно, осторожно вдыхая нос в течение всего вдоха.Это предотвратит попадание слизи обратно в дыхательные пути.
- Отдохнуть и при необходимости повторить.
Практикуя контролируемый кашель, будьте осторожны, чтобы не кашлять слишком сильно, иначе рискуете повредить дыхательные пути или легкие, которые могут быть ослаблены или повреждены в результате прогрессирования ХОБЛ. Всегда прикладывайте наименьшее усилие после кашля, чтобы безопасно очистить дыхательные пути.
Советы по совершенствованию вашей техники
Чтобы добиться наилучших результатов от контролируемого кашля, воспользуйтесь этими простыми советами:
- Сохраняйте водный баланс: При отхаркивании липкой слизи бывает трудно откашляться.Чтобы сохранить его тонким и легким изгнанием, пейте много воды в течение дня (не менее восьми стаканов).
- Используйте бронходилататор перед попыткой контролируемого кашля: Это расслабит дыхательные пути и позволит слизи легче двигаться.
- Замедлите дыхание: После кашля дышите медленно и неглубоко. Если вы вдохнете резко и быстро, это может помешать движению слизи из легких — именно этого эффекта вы хотите избежать.
Риски и соображения
Как правило, людям с ХОБЛ следует избегать приема лекарств от кашля и гомеопатических методов, так как эффективный очищающий от слизи кашель необходим, если вы боретесь с ХОБЛ.
Пациентам с тяжелым мышечным истощением или другими осложнениями от ХОБЛ, которые не могут практиковать контролируемый кашель, может потребоваться помощь механического устройства для облегчения кашля, которое является инструментом, который мягко помогает увеличить силу кашля, чтобы очистить дыхательные пути. Посоветуйтесь со своим врачом, если вы считаете, что это устройство может быть вам полезно.
Слово Verywell
Лучший способ практиковать контролируемый кашель — это сначала проработать эти шаги с врачом в офисе, а затем тщательно отработать этот распорядок дома.При осторожном использовании этот метод может быть очень полезным для людей с ХОБЛ, поскольку помогает сохранить энергию и запасы кислорода.
Что нужно знать перед покупкой Робитуссина DM
Робитуссин DM является безрецептурным отхаркивающим и отхаркивающим средством. Это лекарство помогает контролировать кашель и жидкие выделения, делая его более продуктивным. Он широко доступен под торговой маркой Робитуссин, и то же самое лекарство можно приобрести как в магазине, так и в виде дженерика.Взаимодействие с другими людьми
Скотт Олсон / Getty Images News / Getty ImagesОбычное использование
Ингредиенты этого лекарства помогают разжижать слизь и подавлять кашель. Люди обычно принимают это лекарство от кашля, связанного с простудой, аллергией, гриппом и другими респираторными заболеваниями.
Робитуссин DM и его аналоги содержат 10 мг декстрометорфана HBr, подавляющего кашель, и 100 мг гвайфенезина, отхаркивающего.
Его нельзя использовать у детей до 6 лет без предварительной консультации с врачом.Взаимодействие с другими людьми
Дозирование
- Взрослые от 12 лет и старше: Две чайные ложки каждые четыре часа при кашле. Не принимайте более шести доз за 24 часа.
- Дети в возрасте от 6 до 12 лет: Одна чайная ложка каждые четыре часа. Не принимайте более шести доз за 24 часа.
Побочные эффекты
Каждое лекарство может вызвать побочные эффекты. Большинство из них незначительны, и преимущества перевешивают риски.
- Сонливость или головокружение
- Крапивница или кожная сыпь
- Тошнота, боль в животе или рвота
Редкие, но серьезные побочные эффекты, о которых следует немедленно сообщить врачу:
- Путаница
- Волнение, нервозность или беспокойство
- Сильная тошнота и рвота
- Невнятная речь
- Припадки или судороги — у детей
- Шейки-движения — у детей
- Замедленное или затрудненное дыхание — у детей
Предупреждения
Не используйте этот препарат, если вы принимаете MAOI (лекарство от депрессии, психических, эмоциональных состояний или болезни Паркинсона) или в течение двух недель после прекращения приема MAOI.
Проконсультируйтесь с врачом перед применением этого лекарства, если у вас хронический кашель, вызванный астмой, курением или эмфиземой.
Если при кашле выделяется много слизи, прием средств от кашля может быть проблематичным. Подавление кашля может привести к вторичным инфекциям, таким как пневмония, потому что слизь находится в легких, а не выводится при кашле.
Поговорите со своим врачом, прежде чем принимать это лекарство, если вы беременны или кормите грудью.
Прекратите использование и обратитесь к врачу, если:
- Боль или кашель усиливаются или длится более семи дней
- Кашель сопровождается жаром, головной болью или сыпью, которая не проходит
Не давайте Робитуссин или другие средства от кашля детям младше 6 лет.
Избыточное производство слизи: симптомы, причины, лечение
Избыточная слизь, иногда называемая хронической гиперсекрецией слизи или хроническим выделением мокроты, может быть вызвана целым рядом факторов, от аллергии до инфекции, воздействия сигаретного дыма до хронической обструктивной болезни легких (ХОБЛ).Помимо того, что это неприятный и раздражающий симптом, он может вызывать кашель, хрипы и другие проблемы, в зависимости от причины и степени тяжести.
MirageC / Getty ImagesСимптомы
Продолжительность жизни и тяжесть избытка слизи сильно различаются. У некоторых может наблюдаться избыточное выделение слизи как хронический бронхит, который определяется как наличие хронического продуктивного кашля и выделения мокроты в течение как минимум трех месяцев подряд в течение двух лет подряд. У других может просто временно увеличиваться количество слизи, например, при аллергии или вирусной инфекции.
Симптомы включают:
Осложнения
Хотя небольшое количество слизи время от времени является нормальным явлением, повышенное количество слизи, которое сохраняется в течение длительного времени, или увеличение толщины слизи или ее липкость могут быть поводом для беспокойства. В долгосрочной перспективе хроническое образование слизи может повлиять на ваше здоровье, повреждая дыхательные пути и снижая функцию легких, ограничивая вашу способность заниматься физической активностью и снижая общее качество жизни.Взаимодействие с другими людьми
В частности, у пациентов с ХОБЛ слишком много слизи может увеличить количество обострений, а также увеличить риск смерти от респираторных заболеваний.
Причины
Слизь вырабатывается бокаловидными клетками, обнаруженными в слизистых оболочках тела, и служит важной цели: задерживает мусор, раздражители и бактерии, чтобы их можно было кашлять и удалить (очистить) из нижних дыхательных путей.
В некоторых случаях перепроизводство и гиперсекреция слизи также связаны с неспособностью откашлять избыток из-за атрофии мышц легких или горла или повреждения ресничек в дыхательных путях (волосовидных структур, ответственных за выталкивание слизи вверх и наружу). ).
В первую очередь, есть несколько факторов, которые могут способствовать чрезмерной выработке слизи и гиперсекреции:
- Аллергия : Экологические триггеры, такие как пыльца, загрязнение или перхоть, могут раздражать организм, поэтому организм пытается удалить инородные вещества, создавая все больше и больше слизи для отхаркивания.
- Астма : Набухание и воспаление дыхательных путей, которое идет рука об руку с астмой, также приводит к избыточному производству слизи.
- Инфекция : Вирусные инфекции легких и дыхательных путей (известные как бронхит) могут привести к избыточному выделению слизи, поскольку иммунная система пытается уловить вирус и удалить его из организма.
- Курение : Курение и воздействие сигаретного дыма являются основными факторами хронического избыточного образования слизи. Исследования показывают, что курильщики сигарет с хроническим бронхитом и ограниченным потоком воздуха имеют повышенное количество бокаловидных клеток и воспалительных клеток в дыхательных путях.
- ХОБЛ : У некоторых пациентов с ХОБЛ наблюдается повышенная выработка и секреция слизи из-за переизбытка бокаловидных клеток и чрезмерных размеров слизистых желез в дыхательных путях по сравнению со здоровыми людьми, что приводит к хроническому кашлю. К сожалению, люди с ХОБЛ могут испытывать трудности с удалением лишней слизи из-за неэффективного кашля и других аспектов их состояния.
- Муковисцидоз: Генетическое заболевание, приводящее к образованию очень густой липкой слизи. Муковисцидоз поражает легкие и другие органы, например поджелудочную железу.Липкая мокрота затрудняет очистку дыхательных путей для дыхания.
Диагностика
Если у вас был затяжной продуктивный кашель или увеличилось количество или толщина слизи, обязательно запишитесь на прием к врачу, который задаст вам несколько вопросов о вашем кашле и уровне слизи.
Лучший способ определить, является ли ваш избыток слизи результатом вирусной или бактериальной инфекции, — это сдать образец для посева мокроты. Вы просто откашляете примерно чайную ложку слизи в чистую чашку, которую затем отправите в лабораторию для анализа.
Лечение
Лечение направлено на то, чтобы помочь вам вырабатывать и выделять меньше слизи и выводить ее из дыхательных путей. Если вы курите, отказ от курения поможет избавиться от кашля. Фактически, отказ от курения — лучшее, что вы можете сделать при многих состояниях, включая хронический бронхит и ХОБЛ.
Лекарства, отпускаемые без рецепта
В вашей местной аптеке есть безрецептурные препараты, которые могут помочь уменьшить скопление слизи, в том числе:
- Противоотечные средства, такие как Судафед (псевдоэфедрин) и Викс Синекс (оксиметазолин), которые могут помочь остановить выработку слизи
- Отхаркивающие средства, такие как муцинекс (гвайфенезин), которые помогают удалять слизь из дыхательных путей за счет увеличения содержания воды в слизи, что облегчает откашливание
Домашние средства
Если ваше состояние не является серьезным и вы предпочитаете более естественный вариант, рассмотрите следующие решения в домашних условиях:
- Использование увлажнителя в ночное время
- Добавьте пару капель эфирного масла эвкалипта на пол в душе во время смывания.
- Мед как противовоспалительное средство от кашля
Лекарства, отпускаемые по рецепту
Если избыток слизи является хронической проблемой, поговорите со своим врачом, который порекомендует вам подходящие методы лечения.Например, люди с хроническим бронхитом могут использовать ингаляторы — часто более одного — для облегчения отека дыхательных путей и открытия дыхательных путей. Пероральный кортикостероид преднизон также часто назначают при хроническом бронхите.
Физические процедуры
Физиотерапия грудной клетки, постуральный дренаж и использование устройств очистки дыхательных путей также могут быть полезны некоторым пациентам с избыточным выделением слизи.
Слово Verywell
Лучше не позволять тянущему кашлю сохраняться слишком долго без осмотра врача.Даже если у вас нет ХОБЛ, хронический бронхит может быть предупреждающим знаком, поскольку исследования показывают, что хронический бронхит является предиктором заболевания легких. В одном исследовании молодые люди, у которых был хронический кашель и мокрота, но нормальная функция легких, имели почти в три раза больший риск развития ХОБЛ, чем те, у кого не было хронического бронхита.
Физиология выделения слизи и мокроты в дыхательной системе
Основная функция дыхательной системы заключается в том, чтобы втягивать воздух в легкие, чтобы обеспечить обмен газов с кровью, циркулирующей в легких.
Эта статья была обновлена
Доказательства в этой статье больше не актуальны. Щелкните здесь, чтобы просмотреть обновленную и расширенную статью
Аннотация
ТОМ: 99, ВЫПУСК: 23, НОМЕР СТРАНИЦЫ: 63
Мэрион Ричардсон, BD, CertEd, DipN, RGN, RNT, старший преподаватель и руководитель программы в отделении неотложной медицинской помощи, Университет Хартфордшира
Эта кровь снабжает клетки тела кислородом и удаляет продукты обмена веществ.Ткани дыхательных путей тонкие и нежные, наиболее тонкими становятся на поверхности авеолов, где происходит газообмен. В организме есть ряд механизмов, которые защищают эти ткани и предотвращают попадание в них мусора и бактерий.
Крошечные волоски, называемые ресничками, улавливают большие частицы мусора и вылетают из дыхательных путей; Рефлексы чихания и кашля помогают изгнать частицы из дыхательной системы, а выработка слизи сохраняет ткани влажными и помогает задерживать мелкие частицы инородных тел.
Производство слизи в дыхательных путях в норме. Без этого дыхательные пути становятся сухими и нарушают работу. Но иногда слизь вырабатывается в избытке и меняет характер. Это приводит к позывам к кашлю и откашливанию слизи в виде мокроты. Отхождение мокроты — это ненормально, и всегда есть основная патологическая причина.
Слизь
Слизь выделяется из двух отдельных участков легочной ткани. В поверхностном эпителии, который является частью тканевой выстилки дыхательных путей, есть продуцирующие слизь клетки, называемые бокаловидными клетками.Слой соединительной ткани под эпителием слизистой оболочки содержит серомукозные железы, которые также производят слизь.
Дыхательные пути выделяют из этих желез около двух литров слизи в день (Martini, 2003), которая состоит из воды, углеводов, белков и липидов. Высокое содержание воды помогает увлажнять проходящий вдыхаемый воздух. Слизь содержит гликопротеины (или муцины), а также белки, полученные из плазмы, и продукты гибели клеток, такие как ДНК.
Слизь липкая и помогает задерживать частицы пыли, бактерии и другой вдыхаемый мусор.Слизь также содержит природные антибиотики, которые помогают уничтожать бактерии — эпителиальные клетки выделяют вещество, называемое дефенсисом. Слизь также содержит лизоцим — антибактериальный фермент.
Движение слизи
Реснички носа перемещают образовавшуюся слизь в глотку, где она проглатывается и переваривается в желудке. В холодную погоду этот процесс замедляется, слизь иногда собирается в носу и капает или вытекает наружу — зимний насморк.
Частицы диаметром более 4 мм обычно попадают в слизь в носу и редко попадают дальше по дыхательным путям.Слизистая оболочка носа имеет множество сенсорных нервных окончаний, и крупные частицы раздражают эти нервы, вызывая чихание — сильный поток воздуха, который изгоняет частицы вместе со слизью.
Далее по дыхательным путям реснички трахеи и бронхов также разносят слизь по направлению к глотке, чтобы ее проглотить. Это движение против силы тяжести иногда называют эскалатором слизи. Обычно это движение вверх незаметно, за исключением случаев, когда мы откашливаемся. Однако, если накапливается большее количество слизи, рецепторы кашля могут быть стимулированы, и воздух и слизь будут принудительно вытеснены из трахеи.
При движении по дыхательным путям эпителий слизистой оболочки истончается и меняет свой характер. В бронхиолах всего несколько ресничек и нет клеток, продуцирующих слизь, поэтому любой мусор, переносимый по воздуху, удаляется макрофагами в альвеолах или откашливается.
Производство мокроты
Раздражение дыхательной системы вызывает воспаление дыхательных путей и заметное увеличение секреции слизи. Человек может осознавать, что проглатывает слизь, или воспаление может вызвать кашлевой рефлекс, так что он откашливает эти выделения в виде мокроты.
Похоже, что воспаление слизистой оболочки отвечает за образование мокроты, а не какие-либо другие изменения, происходящие в пораженной ткани легких (Jeffrey Maestrelli et al, 2001).
Отхаркиваемая мокрота содержит секреты нижних дыхательных путей, а также выделения из носа, рта и глотки, а также клеточный мусор и микроорганизмы (Rubin, 2002). При некоторых болезненных процессах мокрота меняет свой характер и цвет.
Заболевание дыхательных путей и мокрота
Производство мокроты связано со многими заболеваниями легких, и мокрота может инфицироваться, окрашиваться кровью или содержать аномальные клетки.
Курение — Курение оказывает большое влияние на дыхательные пути. Вдыхаемый дым разрушает реснички, которые важны для перемещения слизи в горло для глотания. В результате слизь накапливается в бронхиолах и раздражает там чувствительные ткани, вызывая кашель. Кашель жизненно важен, поскольку это единственный способ курильщика удалить слизь из легких и сохранить чистоту дыхательных путей (Рубин, 2002). Для этого характерен «кашель курильщика».
Постоянный кашель для очистки мокроты влияет на гладкую мускулатуру бронхиол, которая становится гипертрофированной (увеличивается или разрастается).Это, в свою очередь, вызывает образование большего количества слизистых желез.
Курение также вызывает гиперплазию (чрезмерное деление и рост клеток) бокаловидных клеток, продуцирующих слизь (Maestrelli et al, 2001). Из-за постоянного раздражения в альвеолах образуется больше слизи, которая может перегружаться и разрушаться.
Еще одним следствием курения является развитие эмфиземы, когда альвеолы расширяются, капиллярное кровоснабжение ухудшается и снижается газообмен. Курение усугубляет другие заболевания легких и является основной причиной рака легких и многих других.
Отказ от курения улучшает здоровье легких — бронхи расслабляются, и работа дыхания становится легче, а реснички начинают отрастать в течение нескольких месяцев, поэтому слизь и мусор могут выводиться без постоянного кашля. Кроме того, со временем снижается риск рака.
Бронхит — Бронхит — это воспаление слизистой оболочки бронхов. Обычно это связано с курением сигарет, но также может быть вызвано раздражителями окружающей среды, такими как пары химических веществ, выхлопные газы или пестициды.В ответ на воспаление образуется избыток слизи. Это может заблокировать небольшие дыхательные пути и снизить эффективность дыхания, например, при хронической обструкции дыхательных путей. Чрезмерное выделение слизи приводит к частому кашлю, который еще больше раздражает ткани и вызывает еще большее выделение слизи.
Хроническая обструктивная болезнь легких. Характер стойких респираторных симптомов (хронический бронхит, хроническая обструкция дыхательных путей и эмфизема) называется хронической обструктивной болезнью легких (ХОБЛ).У большинства пациентов с ХОБЛ гиперсекреция слизи в дыхательных путях проявляется следующим образом:
— Производство мокроты;
— Увеличение слизи в просвете дыхательных путей;
— Гипертрофия слизистых подслизистых желез;
— Гиперплазия бокаловидных клеток.
Гиперсекреция слизи приводит к нарушению газообмена и уменьшению мукоцилиарного клиренса, что способствует колонизации бактерий и обострению заболевания (Rogers, 2001).Гиперсекреция слизи может способствовать развитию заболеваемости у этих пациентов.
Астма (острая обструктивная болезнь дыхательных путей) — Дыхательные пути некоторых людей чувствительны к аллергенам, таким как лекарства, загрязнение окружающей среды или бактерии, и это вызывает взрыв тучных клеток в их тканях с выделением гистамина и простагландина.
В ответ слизистая оболочка дыхательных путей становится опухшей и отечной, и увеличивается выработка слизи в попытке избавить организм от аллергена. Сужаются гладкие мышцы, особенно вокруг конечных бронхиол, и затрудняется дыхание.Транспортировка слизи замедляется, и в дыхательных путях накапливается жидкость.
Эта гиперсекреция слизи является важной причиной болезней и смерти пациентов с астмой. Специальных методов лечения не существует (Fahy, 2002). Количество бокаловидных клеток увеличивается, и пациент накапливает и выделяет больше муцина, что делает мокроту густой и липкой. Астма может быть смертельной, и смерть обычно наступает из-за закупорки узких дыхательных путей пробкой мокроты.
Муковисцидоз — Муковисцидоз — это смертельное заболевание, передаваемое по наследству и поражающее кавказцев североевропейского происхождения.Дефектный ген, расположенный на хромосоме 7, означает, что белок, называемый трансмембранным регулятором муковисцидоза, отвечающий за активный транспорт ионов хлора внутри клеток, не функционирует нормально.
Этого белка много в клетках, производящих водянистые выделения, такие как слизь. Аномалия означает, что секреторные клетки не могут эффективно переносить соли и воду, и секреты становятся густыми. Это влияет на слизистые железы дыхательных путей и секреторные железы желудочно-кишечного тракта.
В дыхательных путях гипервязкая липкая слизь прилипает к дыхательным путям и не может транспортироваться должным образом — эскалатор слизи перестает работать, и слизистые пробки блокируют более мелкие дыхательные пути. Дыхание становится затруднительным, и проблемы с транспортировкой слизи могут привести к бактериальной колонизации.
Средняя продолжительность жизни людей с муковисцидозом в Великобритании составляет 31 год (National Services Division, 2002). Люди с муковисцидозом умирают от хронических рецидивирующих бактериальных инфекций легких и связанной с ними сердечной недостаточности.
Оценка мокроты
Мокрота может дать несколько подсказок о здоровье пациента. Трудно оценить количество мокроты, выделяемой за день (Law, 2000), но есть много терминов для ее описания — слизистая, гнойная, слизисто-гнойная, пенистая, вязкая или с кровью.
Цвет слизи также значительно варьируется от белого или непрозрачного до серого, оранжевого, зеленого, коричневого или, иногда, черного. Желтая, оранжевая или зеленая мокрота обычно связана с бактериальной инфекцией.Чем больше нейтрофилов присутствует в мокроте, тем она зеленее, и пациентам может потребоваться лечение антибиотиками.
Однако у людей, страдающих астмой, в мокроте часто есть нейтрофилы — мокрота может быть окрашена, но не инфицирована. Красная мокрота указывает на наличие крови и может указывать на туберкулез или рак.
Заключение
Мокрота выделяется при повреждении или заболевании легких и может дать медсестрам важную информацию о пациенте и его заболевании.
Функция и дисфункция слизи в дыхательных путях
Легкие чрезвычайно устойчивы к вредным воздействиям окружающей среды, несмотря на постоянное воздействие патогенов, частиц и токсичных химикатов во вдыхаемом воздухе. Их устойчивость зависит от высокоэффективной защиты, обеспечиваемой слизью дыхательных путей, 1–7 внеклеточным гелем, в котором вода и муцины (сильно гликозилированные белки) являются наиболее важными компонентами. Слизь из дыхательных путей задерживает вдыхаемые токсины и выводит их из легких посредством биения ресничек и кашля ().Как это ни парадоксально, хотя недостаточный слизистый барьер делает легкие уязвимыми для травм, чрезмерное выделение слизи или нарушенный клиренс вносят свой вклад в патогенез всех распространенных заболеваний дыхательных путей. 1–4 В этом обзоре исследуется нормальное образование и клиренс слизи из дыхательных путей, образование патологической слизи, нарушение очистки слизи, которое приводит к симптомам и аномальной функции легких, а также лечение дисфункции слизи.
Удаление слизи в нормальных дыхательных путяхСлизь непрерывно перемещается от дистальных к проксимальным отделам дыхательных путей.В наиболее дистальных бронхиолах эпителиальные клетки имеют кубовидную форму и не продуцируют муцин (нижнее поле), а проходимость бронхиол стабилизируется сурфактантом из соседних альвеол. 8 В прилегающих небольших дыхательных путях тонкий слой слизистого геля образуется столбчатыми секреторными (Clara) клетками, которые не окрашивают внутриклеточные муцины, потому что они производятся в небольших количествах и постоянно секретируются. В крупных дыхательных путях, выстланных псевдостратифицированным эпителием, из слизи, транспортируемой из дистальных отделов дыхательных путей, накапливается толстый слой слизистого геля (до 50 мкм), а поверхностные секреторные клетки и железы продуцируют дополнительные муцины.После того, как слизь поднимается по трахее, она продвигается через голосовые связки цилиарным эпителием в задней комиссуре гортани. Затем он попадает в глотку и проглатывается, при этом через желудочно-кишечный тракт ежедневно выводится около 30 мл слизи из дыхательных путей. Голосовые связки покрыты плоским эпителием, поэтому они не участвуют в очищении ресничек, хотя они способствуют очищению от кашля, закрываясь при нарастании давления на выдохе, а затем внезапно открываясь, так что поток воздуха становится сильным.
СТРУКТУРА И ФУНКЦИЯ НОРМАЛЬНОГО ДЫХАТЕЛЬНОГО ПУТИ
Эпителиальные поверхности, контактирующие с внешней средой, защищены механическими барьерами (например, ороговевшей кожей) и химическими барьерами (например, желудочной кислотой). Поверхности слизистой оболочки представляют собой влажный эпителий, который имеет слизистый барьер как часть их защитного механизма. 1–7 Слои слизи сильно различаются по составу и структуре; например, они толстые и плотно прилегают к эпителию кишечника, но тонкие и подвижные в дыхательных путях.
ПОВЕРХНОСТНЫЕ ЭПИТЕЛИАЛЬНЫЕ КЛЕТКИ
Поверхностный эпителий внутрилегочных дыхательных путей состоит из двух основных типов клеток — реснитчатых и секреторных (). Эти клетки присутствуют в одинаковом количестве и образуют мозаику. Секреторные клетки были далее разделены на подтипы в зависимости от их микроскопического вида (например, клетки Клары, бокаловидные и серозные клетки). Однако исследования указывают на большую структурную, молекулярную и функциональную пластичность секреторных клеток. 10–14 Таким образом, проще всего называть их «секреторными клетками».Помимо муцинов, секреторные клетки конститутивно и индуцируемо выделяют различные противомикробные молекулы (например, дефенсины, лизоцим и IgA), иммуномодулирующие молекулы (например, секретоглобины и цитокины) и защитные молекулы (например, белки трилистника и херегулин); они могут попасть в слизь. 15,16
Структура слизи в дыхательных путяхНа панели А показан дистальный отдел бронха с одним слоем столбчатых эпителиальных клеток. Ресничные клетки экспрессируют примерно 200 ресничек длиной около 7 мкм.Секреторные клетки демонстрируют смешанные свойства клеток Клары (маленькие, черные, апикальные гранулы, содержащие белки) и бокаловидных клеток (большие гранулы до 1 мкм в диаметре, содержащие желтые муцины и черные белки). Слой слизистого геля увеличивается по толщине от дистальных к проксимальным отделам дыхательных путей, в то время как перицилиарный слой составляет примерно 7 мкм в толщину проводящих дыхательных путей. Панель B показывает электронную микрофотографию частично расширенного полимера MUC5B после секреции, промежуточного между его конденсированной формой в секреторной грануле и его расширенной линейной структурой. 9 Узлы, в которых связаны мономеры, выглядят как белые глобулы (стрелка). Панель C показывает электронную микрофотографию удлиненного полимера MUC5B. Мономер MUC5B имеет длину приблизительно 450 нм, а полимеры содержат от 2 до 20 субъединиц. Панель D показывает структуру MUC5B. Он организован в N-концевую область, содержащую домены фактора фон Виллебранда D1–3, участвующие в N-N полимеризации (синий), центральную область, содержащую гликозилированные домены муцина (бледно-желтый), и C-концевую область, содержащую фактор фон Виллебранда D4. , B, C и CK домены, участвующие в полимеризации CC. 1,3 Структура MUC5A аналогична (не показана). Электронные микрофотографии любезно предоставлены Мехметом Кесимером и Джоном К. Шиханом из Университета Северной Каролины.
ПОДЛИЗОВЫЕ ЖЕЛЕЗЫ
В крупных дыхательных путях (диаметр просвета> 2 мм) подслизистые железы способствуют секреции муцинов и жидкости (). Каждая железа связана с просветом дыхательных путей поверхностным ресничным протоком, который выводит секрецию наружу, и более глубоким собирательным протоком без ресничек. 17,18 Тело железы располагается между спиральными связками гладкой мускулатуры и хрящевыми пластинами.Слизистые клетки составляют примерно 60% объема железы, и, основываясь на исследованиях на приматах, было подсчитано, что в подслизистых железах хранится половина внутриклеточного муцина, чем в поверхностных эпителиальных клетках. 19 Серозные клетки, расположенные дистально, составляют оставшиеся примерно 40% железы и секретируют протеогликаны и многочисленные антимикробные белки. При патологических состояниях объем подслизистых желез может увеличиваться в несколько раз по сравнению с нормальным объемом. 20,21
MUCUS GEL LAYER
Гель представляет собой разбавленную сетку, которая сохраняет форму; таким образом, хотя он состоит в основном из жидкости, он имеет многие физические характеристики твердого тела.Слизь представляет собой гель, обладающий свойствами как мягкого (деформируемого), эластичного твердого вещества, так и вязкой жидкости. 1,4,5,22,23 Нормальная слизь на 97% состоит из воды и 3% твердых веществ (муцины, немуциновые белки, соли, липиды и клеточный мусор). Муцины, чрезвычайно крупные гликопротеины (до 3 × 10 6 D на мономер) с областями, богатыми остатками серина и треонина, связанными своими боковыми гидроксильными группами с сахарными цепями (O-гликозилирование), составляют менее 30% твердых веществ. . 3,4,6,15,24 Муцины состоят на 50–90% из углеводов и обладают высокой анионностью, поскольку большинство их концевых сахаров содержат карбоксильные или сульфатные группы.В геноме человека есть 17 генов, кодирующих муцины, из которых генные продукты семи секретируются, а остальные являются мембраносвязанными. 3,4,6 Пять секретируемых муцинов имеют концевые цистеинерические домены, которые могут образовывать дисульфидные связи, в результате чего получаются полимеры, которые придают свойства геля (). Два из этих полимеров, MUC5AC и MUC5B, сильно экспрессируются в дыхательных путях и обнаруживаются в аналогичных количествах в слизи человека. 3,4
MUC5AC и MUC5B образуют гомотипные полимеры (т.е.е., мономеры MUC5AC связываются только с MUC5AC, а мономеры MUC5B связываются только с MUC5B), структурированные как длинные одиночные цепи, а не разветвления (). Они образуют слизистый гель как за счет связывания в сетке, так и за счет нековалентного кальцийзависимого сшивания соседних полимеров. 1,3 Боковые цепи гликана связывают большие количества жидкости (в сотни раз больше их веса), что позволяет слизи действовать как смазка, а слой геля служить резервуаром жидкости для перицилиарного слоя. 2 Гидратация слизи резко влияет на ее вязкие и эластичные свойства, которые, в свою очередь, определяют, насколько эффективно она выводится при действии ресничек и кашле. 1–5,22 Здоровая слизь содержит 3% твердых веществ и имеет консистенцию яичного белка. Однако гиперсекреция муцина или нарушение регуляции объема жидкости на поверхности может увеличивать концентрацию твердых веществ до 15%, что приводит к образованию вязкой и эластичной слизи, которая не легко выводится. 1,5,22 Кроме того, обезвоженная слизь легче прилипает к стенке дыхательных путей. 23,25
Поскольку инфекция часто инициируется распознаванием эпителиальных поверхностей хозяина микробными сахаросвязывающими белками, гликаны муцина помогают изолировать патогены, обеспечивая разнообразный «гликопротеиновый ландшафт» для взаимодействия с этими микробными белками и паттерны гликозилирования. может измениться при воспалении. 3,5,26 Кроме того, слой слизистого геля действует как прочный физический барьер для большинства патогенов. 1,3,5,7 Однако размер пор гелевой сетки достаточно велик (примерно 500 нм), поэтому в нее легко проникают небольшие вирусы с гидрофильными капсидами; это имеет значение для микробной инфекции и генной терапии. 5
ПРОИЗВОДСТВО МУЦИНА
У здоровых людей MUC5AC продуцируется преимущественно в проксимальных отделах дыхательных путей поверхностными бокаловидными клетками, тогда как MUC5B продуцируется поверхностными секреторными клетками в дыхательных путях и подслизистыми железами. 3,4,14,27–29 В дыхательных путях нормальных мышей, которые напоминают дистальные дыхательные пути человека, Muc5ac практически не продуцируется, 10–12,30–32 и мыши с делецией Muc5ac здоровы, тогда как Muc5b постоянно продуцируется секреторными клетками поверхности дыхательных путей, 11–13,29 , и мыши с делецией Muc5b умирают от воспаления легких (Эванс CM: личное сообщение). Это открытие предполагает, что Muc5b опосредует базовые барьерные и клиренсные функции у мышей, а MUC5B, вероятно, делает то же самое в дистальных отделах дыхательных путей человека. 28,33 Поскольку MUC5AC постоянно продуцируется в проксимальных дыхательных путях человека, он может усиливать функции проксимального барьера и очищения.
Доля MUC5AC и MUC5B зависит от состояния здоровья. Например, во время аллергической слизистой метаплазии поверхностного эпителия у людей продукция MUC5AC значительно увеличивается (в 40-200 раз выше нормального уровня) в тех же клетках, которые продуцируют MUC5B на исходном уровне, с аналогичными результатами у мышей. 11,12,14,24,29,30,33–36 Продукция Muc5b умеренно увеличивается (от 3 до 10 раз выше нормальных уровней) во время аллергического воспаления у мышей, 14,30 и транскрипты MUC5B и увеличение белка в дистальные дыхательные пути пациентов с астмой и курильщиков, 28,33 , хотя транскрипты MUC5B фактически уменьшаются в проксимальных дыхательных путях. 35,37,38 Гиперплазия играет лишь незначительную роль в увеличении продукции поверхностного эпителиального муцина, поскольку количество эпителиальных клеток увеличивается на 30% или меньше во время воспаления. 11,12,27,39 Однако гиперплазия может играть важную роль в увеличенной продукции MUC5B подслизистой железы при хронической обструктивной болезни легких (ХОБЛ) и муковисцидозе, поскольку объем железы увеличивается до четырех раз по сравнению с нормальным объемом, 20 , 21 , хотя относительный вклад гиперплазии и гипертрофии не определен.Разрешение поверхностной эпителиальной метаплазии слизистой происходит, когда секреторные клетки подавляют выработку муцина после отмены воспалительных стимулов, а разрешение гиперплазии происходит за счет апоптоза избыточных секреторных клеток. 4,11,27
Поскольку продукция MUC5AC и Muc5ac строго регулируется на уровне транскрипции, ее контроль представляет большой клинический интерес. Передача сигналов рецептора ErbB, по-видимому, играет повсеместную роль, поскольку ингибиторы блокируют повышающую регуляцию MUC5AC и Muc5ac различными стимулами. 10,36,40–42 Интерлейкин-13 значительно увеличивает экспрессию MUC5AC и Muc5ac, 34,36,43,44 и ключевые нижестоящие факторы транскрипции были идентифицированы, 30,39,44,45 , хотя пути, которые подключить их еще не полностью (). Многие другие стимулы, которые увеличивают экспрессию MUC5AC и Muc5ac, такие как вирусы, 31 , компонент дыма акролеин, 40 и цитокины интерлейкин-4, 9, 17, 23 и 25, 52–54 , делают это, при по крайней мере частично, через интерлейкин-13.Сверхэкспрессия провоспалительного цитокина интерлейкина-1β или интерлейкина-17 увеличивает экспрессию Muc5ac, 32,54 , тогда как интерлейкин-6 и фактор некроза опухоли α сами по себе не увеличивают экспрессию Muc5ac, но делают это косвенно, увеличивая интенсивность аллергического воспаления. 55,56 Контроль экспрессии MUC5B и Muc5b менее изучен. 57
Производство и секреция полимерных муциновНа панелях с А по С показаны осевые сечения бронхов мышей, которые по размеру и структуре аналогичны человеческим бронхиолам.На панели A показаны дыхательные пути в здоровых условиях, в которых продукция полимерного муцина низка, так что секреторные клетки (стрелка) не показывают гранулы муцина при окрашивании альциановым синим и реагентом Шиффа периодической кислоты. Тем не менее, антитела указывают на то, что клетки действительно продуцируют небольшое количество Muc5b (не показано), хотя Muc5ac не обнаруживается. 14,29 Ресничные клетки вкраплены среди секреторных клеток (стрелка). На панели B показаны дыхательные пути через 2 дня после индукции слизистой метаплазии астматическим аллергическим воспалением из-за сенсибилизации и заражения овальбумином. 11 Гранулы, содержащие муцин, видны в секреторных клетках в результате значительного увеличения производства Muc5ac и умеренного увеличения продукции Muc5b. 14,29,30 На панели C показаны метапластические дыхательные пути через 10 минут после стимуляции секреции муцина аэрозолем АТФ (масштабная линейка, 10 мкм). На панели D показаны лиганды и факторы транскрипции, которые важны для экспрессии Muc5ac . Интерлейкин-13 связывается с рецептором, который включает субъединицу интерлейкина-4Rα, активируя киназу 1 Януса (Jak1), что приводит к фосфорилированию Stat6.В промоторах MUC5AC и Muc5ac нет консенсусного сайта связывания Stat6, но активация Stat6 приводит к повышенной экспрессии SPDEF (фактора транскрипции Ets, содержащего заостренный домен SAM), который активирует множественные гены, участвующие в метаплазии слизистой, 39 и подавляет экспрессия Foxa2, который негативно регулирует Muc5ac. 45 Некоторые лиганды связывают рецепторы ErbB, включая эпидермальный фактор роста, трансформирующий фактор роста α, амфирегулин и нейрегулин, активируя митоген-активируемые протеинкиназы (MAPK). 42,46 Фактор 1, индуцируемый гипоксией (HIF-1), также может быть активирован ниже рецепторов ErbB, и существует консервативный сайт связывания HIF-1 в проксимальном промоторе MUC5AC и Muc5ac, 30 , но является ли это Доминантный механизм активации лигандами ErbB неизвестен. Не показаны сигналы комплемента C3 и β 2 -адренергических рецепторов, которые усиливают продукцию Muc5ac, 29,47–49 или факторы транскрипции, такие как Sox2, Notch, E2f4 и Math, которые в первую очередь регулируют развитие.Панель E показывает молекулярный механизм экзоцитоза муцина. Секреторная гранула, содержащая муцин, стыкуется с плазматической мембраной за счет взаимодействия связанного с гранулами белка Rab с эффекторным белком, который действует как привязка к Munc18, который связывает закрытую конформацию синтаксина, закрепленную на плазматической мембране. Секреция запускается, когда АТФ связывается с пуринергическими рецепторами P2Y 2 (P2Y 2 R), связанными с Gq, активируя фосфолипазу C (PLC), которая генерирует вторые мессенджеры диацилглицерин (DAG) и инозитолтрифосфат (IP 3 ).DAG активирует Munc13 14 , чтобы открыть синтаксин, чтобы он мог образовывать четырехспиральный комплекс SNARE (рецептор белка прикрепления растворимого N-этилмалеимида, чувствительного к фактору) с SNAP-23 (синаптосомно-связанный белок 23) и VAMP (связанный с везикулами мембранный белок ), сближая гранулы и плазматические мембраны. 50 IP 3 вызывает высвобождение кальция из рецепторов IP 3 (IP 3 R) в эндоплазматическом ретикулуме (ER), активируя Synaptotagmin 51 , чтобы вызвать окончательное свертывание комплекса SNARE, что приводит к слияние оболочек и высвобождение муцинов.Микрофотографии любезно предоставлены доктором Майклом Дж. Тувимом.
СЕКРЕЦИЯ МУЦИНА
Секреция полимерных муцинов регулируется отдельно от продукции муцина. 50,58 Наиболее важным стимулятором секреции поверхностного эпителия, по-видимому, является АТФ, который действует на рецепторы апикальной мембраны P2Y 2 . 59–61 Пока не ясно, активируют ли другие агонисты, такие как ацетилхолин или гистамин, рецепторы эпителиальных клеток дыхательных путей или вызывают сокращение гладких мышц дыхательных путей, ведущее к высвобождению АТФ. 59,62–64 Постоянное присутствие низких уровней АТФ в жидкости на поверхности дыхательных путей (см. Ниже) вызывает постоянную низкую активность секреторного аппарата, что приводит к устойчивому высвобождению муцинов, которые обеспечивают нормальный барьер. Когда продукция муцина увеличивается, так что муцины накапливаются внутри клетки (), и затем запускается секреция большого количества гранул (гиперсекреция слизи) (), может произойти закупорка просвета дыхательных путей. 13,65–67 Может показаться, что секреция гранулы муцина не приведет к чистому изменению объема просвета воздушного пространства, если объем эпителиальных клеток уменьшится на ту же величину, что и объем секретируемого муцина.Однако муцины хранятся в дегидратированной форме в секреторных гранулах, и они набухают в несколько сотен раз по сравнению с их обезвоженным объемом после секреции в результате гидратации и обмена каждого противоиона кальция внутри гранулы на два иона натрия во внеклеточном пространстве. 9,68 Быстрая секреция может истощить жидкость на поверхности дыхательных путей, что приведет к образованию концентрированной резиноподобной слизи, устойчивой к разбавлению после образования муциновой сети. 1,5,17 Подслизистые железы непрерывно секретируют полимерные муцины на низком уровне и могут дополнительно стимулироваться адренергическими, холинергическими и неадренергическими, нехолинергическими нервами. 17
ПЕРИЦИЛИАРНЫЙ СЛОЙ
Гель слизи дыхательных путей лежит поверх перицилиарного слоя глубиной примерно 7 мкм (). Глубина этого слоя критически важна для мукоцилиарного клиренса (см. Ниже). Поскольку эпителий дыхательных путей очень проницаем для воды, объем жидкости определяется количеством хлорида натрия в просвете дыхательных путей. 63 В свою очередь, количество хлорида натрия регулируется в первую очередь абсорбцией натрия через эпителиальный натриевый канал и экструзией хлорида через трансмембранный регулятор проводимости при муковисцидозе (CFTR) и хлоридные каналы, активируемые кальцием. 63,69 Поскольку слизь продвигается проксимально, наблюдается чистое поглощение соли и воды (> 90%), соизмеримое с уменьшением общей площади поперечного сечения дыхательных путей. 2 Локально глубина перицилиарного слоя точно регулируется концентрацией адениновых и уридиновых нуклеотидов и метаболита аденозина. Адениновые нуклеотиды высвобождаются через каналы из реснитчатых клеток, которые ощущают механический стресс во время вентиляции 63,70 и путем экзоцитоза вместе с уридиновыми нуклеотидами из секреторных клеток. 60,61 Эти нуклеотиды активируют рецепторы P2Y 2 , а аденозин активирует рецепторы A2b на апикальной мембране реснитчатых клеток, вызывая изменения во внутриклеточных вторичных мессенджерах, которые способствуют высвобождению хлорида и ингибируют абсорбцию натрия; в результате вода попадает в просвет дыхательных путей. 60,61
Связанные с мембраной муцины вносят вклад в физические свойства жидкости вблизи поверхности клетки, придавая перицилиарному слою свойства «привитого геля», а не жидкости (Boucher RC, Университет Северной Каролины: личное сообщение ).MUC4 густо экспрессируется на ресничках, имеющих форму параллельных щеток для бутылок, где он предотвращает проникновение слоя слизистого геля и обеспечивает смазку через связанную воду. 4,6 MUC1 намного меньше MUC4 и присутствует на поверхности клеток и микроворсинок как реснитчатых, так и секреторных клеток. У него есть цитоплазматический хвост, способный передавать внутриклеточные сигналы, и он модулирует защиту от патогенов и воспаление. 6,71 MUC16, самый крупный муцин, экспрессируется как ресничными, так и секреторными клетками, и он может расщепляться и включаться в слой подвижного геля. 6,72
МЕХАНИЗМЫ ОЧИСТКИ
Гель слизи продвигается в проксимальном направлении путем биения ресничек, удаляя вдыхаемые частицы, патогены и растворенные химические вещества, которые могут повредить легкие. 2 Полимерные муцины непрерывно синтезируются и секретируются для пополнения слоя геля. Нормальные реснички ударяют от 12 до 15 раз в секунду, в результате чего скорость слоя геля составляет примерно 1 мм в минуту. 73 Скорость мукоцилиарного клиренса увеличивается с большей гидратацией, 2,73 , а скорость биения ресничек может быть увеличена пуринергическими, адренергическими, холинергическими агонистами и агонистами аденозиновых рецепторов, 60,73 , а также раздражающими химическими веществами . 74
Второй механизм удаления слизи из дыхательных путей — это очищение от кашля. Это может помочь объяснить, почему заболевания легких, вызванные нарушением функции ресничек, менее серьезны, чем заболевания, вызванные обезвоживанием, которое препятствует обоим механизмам выведения. 2 Хотя кашель способствует выведению слизи при заболеваниях с чрезмерной выработкой или нарушением функции ресничек, он также может быть неприятным симптомом. 75,76
ДИСФУНКЦИЯ СЛИВОСТИ ПРИ ЗАБОЛЕВАНИИ
Эффективный выведение слизи имеет важное значение для здоровья легких, а заболевание дыхательных путей является постоянным следствием плохого выведения.Здоровая слизь представляет собой гель с низкой вязкостью и эластичностью, который легко переносится цилиарным действием, тогда как патологическая слизь имеет более высокую вязкость и эластичность и менее легко выводится. 5,38 Превращение здоровой слизи в патологическую происходит за счет множества механизмов, которые изменяют ее гидратацию и биохимические составляющие; к ним относятся аномальная секреция соли и воды, повышенное производство муцинов, инфильтрация слизи воспалительными клетками и повышенная проницаемость бронхов сосудов ().Накопление слизи является результатом некоторой комбинации перепроизводства и снижения клиренса, а постоянное накопление может привести к инфекции и воспалению, создавая среду для роста микробов.
Заболевание слизистой оболочки дыхательных путей и характеристика слизиВерхние панели показывают вклад заболевания слизистой оболочки в образование аномальной слизи. При астме ремоделирование дыхательных путей характеризуется увеличением запасов эпителиального муцина из-за поверхностной эпителиальной метаплазии слизистой с умеренной гиперплазией и увеличением количества субэпителиальных бронхиальных микрососудов, которые становятся негерметичными во время воспаления.Изменения подслизистых желез незначительны, за исключением тяжелых случаев. При хронической обструктивной болезни легких (ХОБЛ) увеличение запасов муцина происходит из-за поверхностной эпителиальной метаплазии слизистой оболочки и некоторой гиперплазии, а также увеличения объема и количества подслизистых желез. Ремоделирование микрососудов бронхов не так заметно, как при астме. При муковисцидозе запасы муцина в эпителии близки к нормальным уровням (возможно, из-за повышенной секреции), но подслизистые железы очень заметны.Ремоделирование микрососудов бронхов не так заметно, как при астме. На верхних панелях не показано повышенное количество воспалительных клеток в стенке и просвете дыхательных путей, которое встречается при всех заболеваниях дыхательных путей. Продукты воспалительной гибели клеток включают полимеры ДНК и актина, которые являются важными составляющими патологической слизи. На нижних панелях перечислены некоторые составляющие слизи при заболеваниях дыхательных путей. Степень клеточного воспаления и биохимические составляющие слизи различаются в зависимости от заболеваний дыхательных путей.Данные по астме отражают изменения, которые происходят при острой тяжелой астме. Число X указывает на относительное количество компонентов в каждом болезненном состоянии.
Основными симптомами нарушения выведения слизи являются кашель и одышка. Кашель вызывается стимуляцией афферентов блуждающего нерва во внутрилегочных дыхательных путях или в гортани и глотке. 75,76 Пациенты часто предполагают, что ларингофарингеальная стимуляция, описываемая как «першение в горле», является результатом «постназального подтекания», поскольку они осознают, что сила тяжести заставляет слизь спускаться из носоглотки, но обычно не подозревают, что она также поднимается из носоглотки. легкие за счет действия ресничек.Одышка возникает, когда слизь препятствует воздушному потоку, занимая просветы многих дыхательных путей. 21,65–67 Физические признаки нарушения очистки от слизи включают кашель, бронхиальное дыхание, хрипы и хрипы. Задержанная слизь и воспалительный экссудат могут проявляться в виде локализованного ателектаза или линейных или разветвленных помутнений на простых рентгенограммах грудной клетки, а также в виде наполнения просвета проксимальных дыхательных путей или помутнений в виде дерева в почках в периферических дыхательных путях при компьютерно-томографическом исследовании. 77 Важно понимать роль слизи в клинической картине.Необходимо удалить слизь из просвета дыхательных путей, чтобы устранить симптомы и обеспечить эффективное лечение аэрозолями. Кроме того, наличие слизи может быть признаком основного воспаления или инфекции, что может потребовать дополнительного лечения.
КИСТИЧЕСКИЙ ФИБРОЗ
Муковисцидоз вызывается мутациями в гене, кодирующем CFTR, которые приводят к снижению секреции хлоридов и увеличению абсорбции натрия. Вместе это приводит к недостаточному количеству жидкости в просвете дыхательных путей. 78,79 Кроме того, снижение секреции бикарбоната может привести к чрезмерному сшиванию муцина кальцием. 80 У трансгенных мышей со сверхэкспрессией субъединицы эпителиального натриевого канала в эпителиальных клетках дыхательных путей жидкость в просвете дыхательных путей недостаточна, и развивается фенотип, подобный муковисцидозу. 81 Это открытие в сочетании с большим количеством подтверждающих данных исследований функции эпителиальных клеток дыхательных путей человека in vitro привело к широкому консенсусу в отношении того, что основными последствиями дисфункции CFTR в дыхательных путях являются обезвоживание слизи и снижение высота перицилиарного слоя, особенно в ответ на инфекционное или токсическое воздействие. 63,69,78,79 Эти изменения приводят к плохому очищению от слизи, что создает порочный круг инфекций, воспалений и травм. У пациентов с муковисцидозом слизь имеет следующие характеристики: инфильтрация нейтрофилами и высокие концентрации ДНК нейтрофилов и нитчатого актина 22,82,83 ; инфицирование такими организмами, как Pseudomonas aeruginosa, Staphylococcus aureus, и виды aspergillus, часто в биопленках на поверхности эпителиальных клеток; и дегидратированные, сильно перепутанные полимерные макромолекулы, которые образуют гелевую матрицу с размером пор, уменьшенным с нормального размера приблизительно 500 нм до приблизительно 150 нм. 5 Постулируется, что уменьшение размера пор иммобилизует микробы в слизистом геле, тем самым способствуя образованию биопленок и подавляя движение нейтрофилов, которые в противном случае могли бы устранить инфекцию. 5,69 Чистые эффекты этих процессов рентгенологически проявляются в виде бронхоэктазов; патологически в виде нейтрофильного воспаления, фиброза дыхательных путей и увеличения количества секретирующих муцин клеток, особенно в подслизистых железах; и клинически как кашель, гнойная мокрота, кровохарканье, одышка, рецидивирующие инфекции легких и быстрая потеря функции легких. 78,79,84
ASTHMA
Центральная роль диффузной закупорки дыхательных путей слизью в патофизиологии астмы признана патологами более 100 лет. 65,66,85 Однако дисфункция слизи при астме часто недооценивается клиницистами, возможно, из-за того, что кашель при астме нечасто приводит к отхаркиванию или потому, что недоступность методов лечения слизистых пробок отвлекает внимание исключительно на устранение бронхоспазма и воспаления. 86 Слизистая метаплазия (т. Е. Повышенная выработка поверхностного эпителиального муцина) и увеличенное количество бронхиальных микрососудов являются важными компонентами ремоделирования дыхательных путей при астме, что предрасполагает к дисфункции слизи. 86 Эти изменения возникают у пациентов с воспалением дыхательных путей, характеризующимся инфильтрацией стенки дыхательных путей и слизистой оболочки просвета CD4 + Т-клетками, эозинофилами и клетками врожденного иммунитета, которые секретируют цитокины Th3, 85,87 , хотя инфильтрация нейтрофилов также может быть заметной в обострения. 84 Закупорка дыхательных путей слизистыми пробками может вызвать локализованный ателектаз, который очевиден рентгенологически у пациентов с обострениями астмы, а обширное закупоривание слизью постоянно выявляется при вскрытии у пациентов с летальной астмой. 65,66 Диффузное сужение дыхательных путей в результате сочетания концентрических сокращений гладких мышц и обструкции просвета слизью делает астму уникально опасной среди заболеваний дыхательных путей из-за ее склонности к внезапным обострениям.
Слизь в дыхательных путях при тяжелой форме астмы имеет каучуковый характер, что способствует нарушению очистки и образованию пробок.Биохимический анализ этих пробок показывает высокие концентрации муцинов и белков плазмы, 84,88 , а биофизический анализ показывает высокую плотность сцепления и модуль упругости. 89 Другой важной патологической ролью белков плазмы в формировании этих высокоэластичных слизистых пробок является защита муцинов от переваривания протеазами. 89 Поскольку активность эластазы нейтрофилов увеличивается в дыхательных путях пациентов с астмой в фазе выздоровления после почти смертельных обострений, это может помочь переваривать слизистые пробки у этих пациентов. 90 Постоянные симптомы, связанные с мокротой, в анамнезе связаны с более тяжелыми фенотипами заболевания при хронической астме, 91 , а гиперсекреция слизи особенно проблематична при аллергическом бронхолегочном аспергиллезе. 85
ХРОНИЧЕСКОЕ ОБСТРУКТИВНОЕ ЗАБОЛЕВАНИЕ ЛЕГКИХ
Обструкция слизистой оболочкой мелких дыхательных путей характерна для ХОБЛ даже у пациентов, которые не отхаркивают мокроту или имеют эмфизематозный фенотип. 92,93 И наоборот, пациенты с ХОБЛ с обильным отхаркиванием могут иметь небольшую обструкцию воздушного потока, вероятно, потому, что слизь исходит из крупных дыхательных путей и вызывает минимальную окклюзию.Несмотря на эту слабую корреляцию с образованием мокроты, обструкция дыхательных путей действительно коррелирует с изменениями экспрессии гена муцина, 38 увеличением количества и размера бокаловидных клеток, 38 закупоркой мелких дыхательных путей слизью, 88 и расширением подслизистой оболочки железы. 21,92 Дисфункция слизи, вызванная сигаретным дымом, сложна и не до конца изучена, но она связана с неблагоприятным воздействием на структуру и функцию ресничек, 94–96 активация рецепторов ErbB, 41 снижение функции CFTR, 97 и провоспалительные эффекты, которые увеличивают выработку муцина, уменьшая гидратацию и клиренс слизи.Сигаретный дым содержит множество токсинов, включая твердые частицы, окислительные химические вещества и органические соединения, среди которых важен акролеин, поскольку он сильно стимулирует выработку муцина. 40
Повышенная выработка муцина и уменьшение люминальной жидкости при ХОБЛ имеют пагубные последствия для здоровья дыхательных путей, как и при астме и муковисцидозе, включая застой слизи и инфекцию дыхательных путей. Haemophilus influenzae, P. aeruginosa , Streptococcus pneumoniae, и Moraxella catarrhalis обнаруживаются в мокроте у 25–50% взрослых с ХОБЛ.Частота инфицирования увеличивается с увеличением тяжести заболевания, а приобретение новых бактериальных штаммов связано с обострениями ХОБЛ. 98 На основе исследований на мышиной модели, в которой лизат H. influenzae вызвал воспаление дыхательных путей и фиброз, но не метаплазию слизистой, 56 можно предположить, что при ХОБЛ уменьшение клиренса слизи, связанное с сигаретой дым приводит к инфицированию дыхательных путей, что, в свою очередь, приводит к воспалению и фиброзу.
ДРУГИЕ ЗАБОЛЕВАНИЯ ДЫХАТЕЛЬНЫХ ПУТЕЙ, СВЯЗАННЫЕ С ДИСФУНКЦИЕЙ СЛИВОСТИ
Дисфункция слизи возникает практически при всех воспалительных заболеваниях дыхательных путей. Острые вирусные и бактериальные инфекции и хронические заболевания, такие как первичная цилиарная дискинезия, бронхоэктазы без кистозного фиброза (которые часто вызваны атипичной микобактериальной инфекцией), панбронхиолит и состояния иммунодефицита (например, гипогаммаглобулинемия, инфекция вируса иммунодефицита человека, трансплантация органов и гематологические злокачественные заболевания) все имеют компонент дисфункции слизи.Кроме того, задержка слизи является проблемой у интубированных пациентов и у тех, у кого механика легких нарушена в результате паралича, иммобилизации или хирургического вмешательства; ателектаз и пневмония — частые осложнения у таких пациентов.