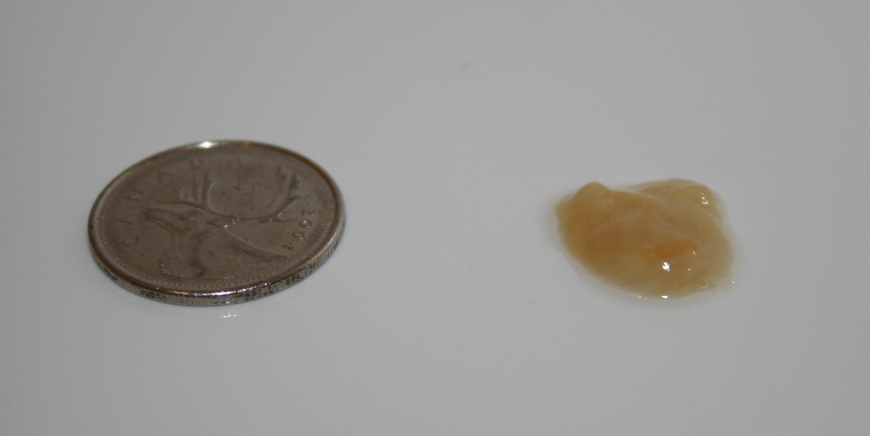
Кашель? Обратите внимание на цвет мокроты
Мокрота — слизь, которая вырабатывается в легких и бронхиальном дереве. Известно, что мокрота играет важную роль в предотвращении проникновения микробов, способных вызвать инфекцию в дыхательных путях.
Изменение цвета мокроты может дать большое количество информации о том, что происходит с органами дыхательной системы во время простуды и других заболеваний. Ниже представлены возможные варианты цвета мокроты:
- мокрота в норме прозрачна, жидкой консистенции и выделяется в небольшом количестве. Она состоит из воды, солей, небольшого количества клеток иммунной системы. Выделение мокроты в норме не ощущается человеком;
- белый цвет мокроты сигнализирует о возникновении воспалительного процесса в дыхательных путях. Вначале слизистая оболочка отекает, что замедляет прохождение слизи через дыхательные пути. Когда это происходит, слизь становится более вязкой и приобретает белый оттенок;
- желтая слизь означает, что начинается активный иммунный ответ на появление инфекции в дыхательных путях.

- зеленая мокрота указывает на широко распространившийся и сильный иммунный ответ. Смесь большого количества лейкоцитов, бактерий и прочих компонентов клеток, придает слизи зеленый цвет;
- мокрота красного и коричневого оттенка может сигнализировать о наличии в ней крови. Причиной кровотечения может быть разрыв небольших кровеносных сосудов в дыхательной системе во время кашля. Но нередко наличие крови в слизи, особенно при обильном или длительном кровотечении, может указывать на заболевания с тяжелым течением. Ярко-красный или розовый оттенок мокроты означает, что кровотечение произошло совсем недавно, в то время как коричневый цвет слизи предполагает более давнюю кровопотерю;
- черный оттенок слизи может указывать на наличие грибковой инфекции в дыхательных путях и ослабленность иммунной системы. В таком случае следует немедленно обратиться за консультацией к врачу.

Инфекция — не единственная причина изменения консистенции и цвета мокроты. Мокрота может быть гуще при обезвоживании, после сна или сильного стресса. Аллергические реакции также могут изменить цвет и структуру слизи.
Пенистая структура слизи свидетельствует о наличии пузырьков воздуха в мокроте. Беловато-серая пенистая слизь может быть признаком хронической обструктивной болезни легких, с данным симптомом следует обратиться к врачу.
Если пенистая мокрота имеет розовый цвет, а также сопровождается нарушением дыхания, усиленным потоотделением и болью в груди, это может быть симптомом отека легких и острой левосторонней сердечной недостаточности. Это состояние является опасным для жизни и в таком случае следует немедленно вызвать бригаду скорой помощи.
Важно помнить, что нельзя проводить самодиагностику заболевания, основанную только на цвете мокроты. Следует обратиться к специалисту за консультацией и провести комплексное исследование бронхов и легких.
По материалам www. medicalnewstoday.com
medicalnewstoday.com
возможные причины, терапия. Цвет мокроты у курильщика
Когда при кашле выделяется мокрота, то это обозначает, что начался воспалительный процесс в дыхательной системе. Слизистой оболочкой бронхов выделяется секреторная жидкость, а также пыль и отмершие клетки – все это создает среду, которая прекрасно подходит для размножения патогенных организмов. Мокрота при кашле может быть разных цветов. Ее оттенок зависит от заболевания. Коричневая мокрота – это признак некоторых заболеваний легких и бронхов.
Различные примеси, которые могут находиться в ней, влияют на ее цвет. Также изменение цвета мокроты зависит от того, какие изменения претерпевает организм. Содержание гноя и крови возможно, если человек болеет бронхитом или вирусной инфекцией. Желтой она бывает при наличии бронхиальной астмы у человека, так как растет количество лейкоцитов определенного вида. А для воспаления легких характерны выделения рыжеватого цвета. Но поставить точный диагноз может только врач, да и то после того, как исследует мокроту и кровь, предварительно сданные на анализ.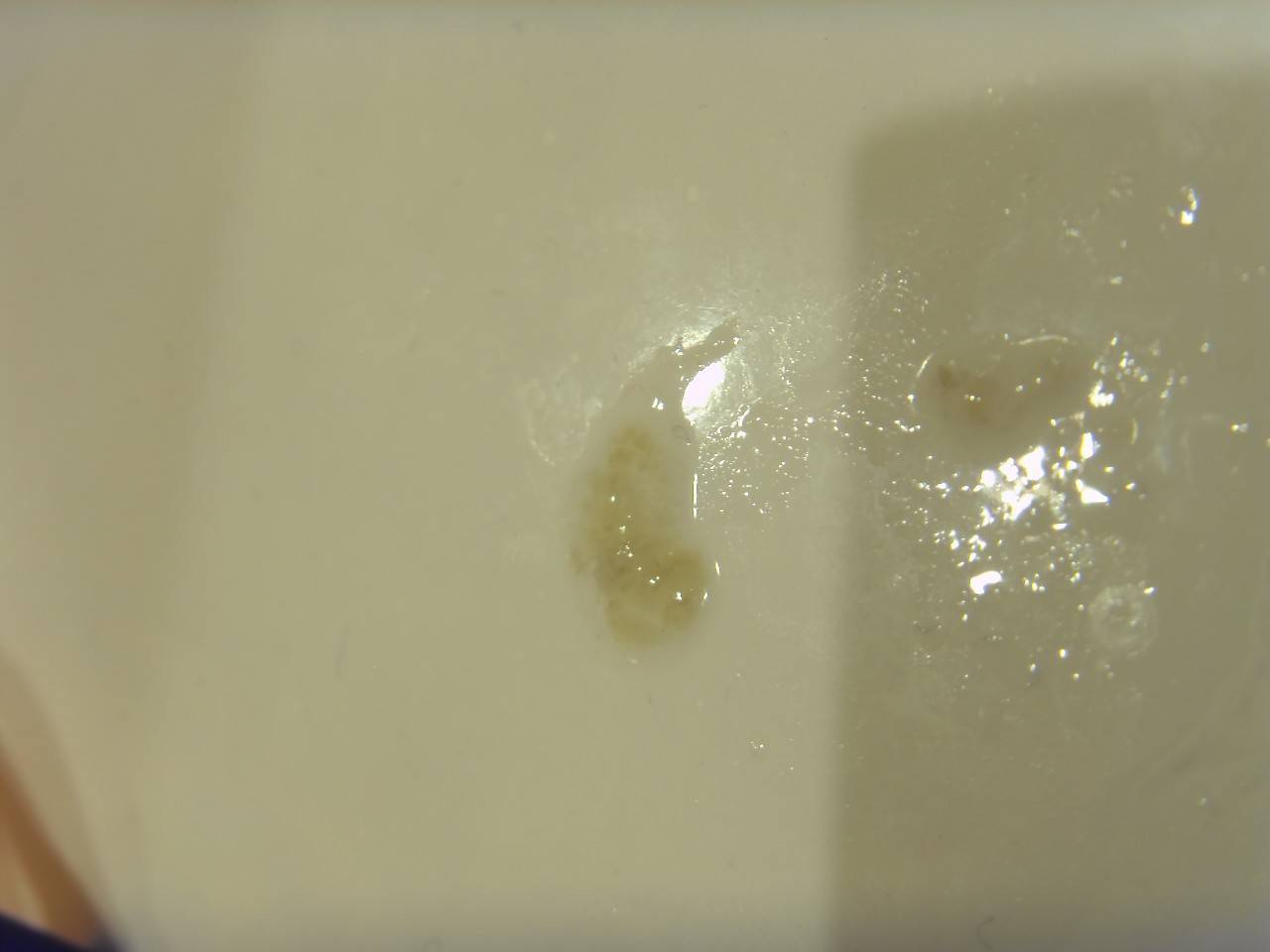
Если выделяется белая и прозрачная жидкость в маленьком объеме, то это является нормой. Развитие бактериальной инфекции можно заметить по изменению цвета выделений. Гнойное воспаление сопровождается мокротой зеленого цвета. А коричневая мокрота при кашле у курильщика — это и вовсе привычное явление. Также подобный симптом свидетельствует о том, что ранее было кровоизлияние в дыхательные пути. Наличие кровотечения на данный момент окрасит мокроту в красный или розовый цвет.
Как выяснилось, белые и прозрачные выделения изменят свой цвет, когда начнется воспаление в дыхательной системе. Сюда же можно отнести заболевания, при которых выделяется мокрота коричневого цвета. Причины их возникновения можно узнать у врача, который вначале должен определить болезнь по наличию определенных симптомов.
Выделения у курильщиков
У курильщиков появление мокроты коричневого цвета не вызывает особого удивления. Курение способствует тому, что объемы слизи увеличиваются. Дым и вредные вещества, которые попадают в бронхи, провоцируют кашель.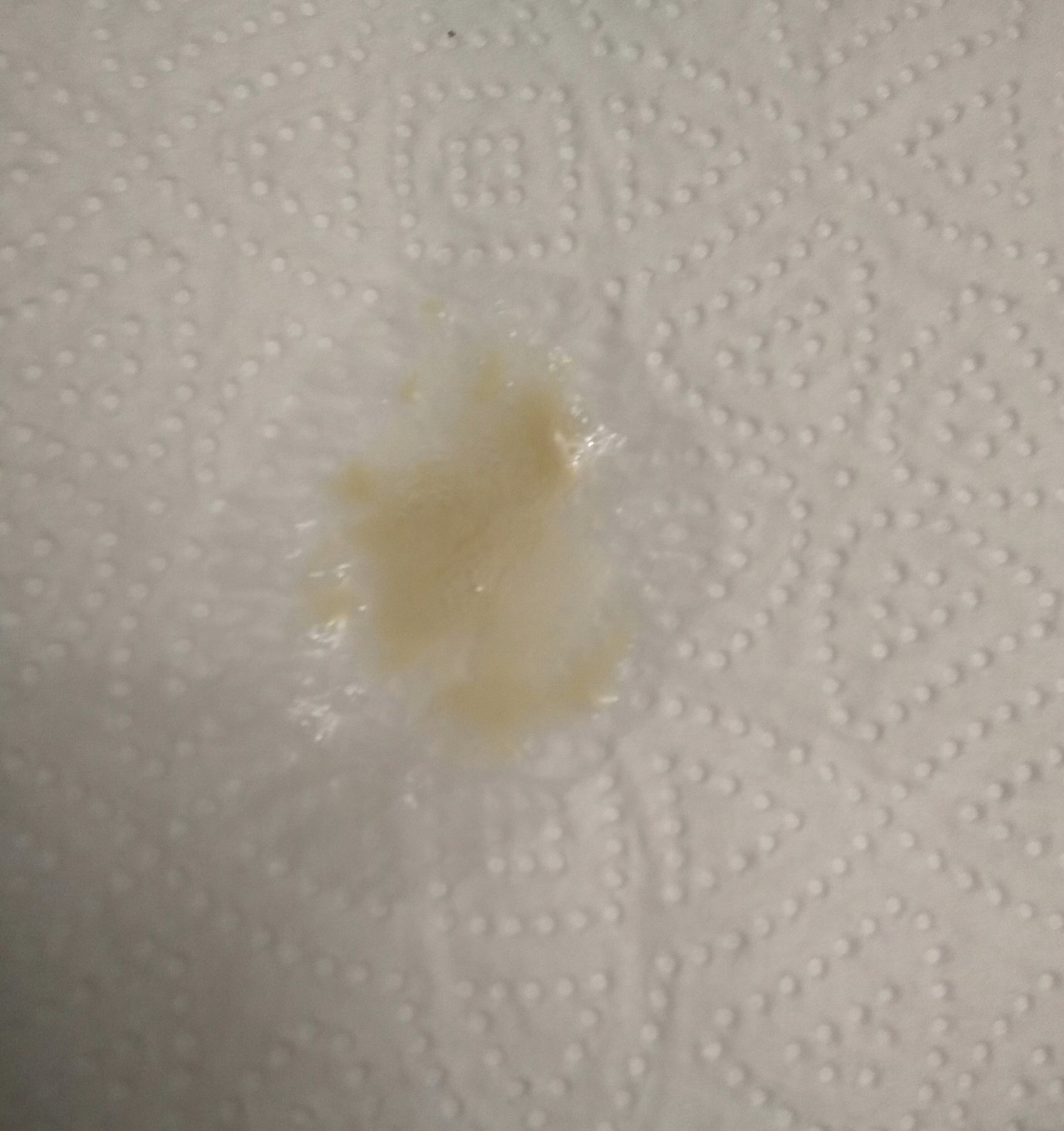
Защитная реакция организма состоит в том, что очиститься от различных опасных веществ. Поэтому курильщики кашляют намного чаще, чем другие люди. Также во время курения волоски эпителия бронхов становятся неподвижными. А это, в свою очередь, затрудняет процесс выведения мокроты.
Другие причины изменения цвета мокроты
При обычной простуде может отходить просто слизь. Но если возникли осложнения, то мокрота может отхаркиваться с гноем. Особенно должно вызывать опасения, когда гной появился при отхаркивании у ребенка. Секрет начинает обильно отделяться при наличии хронического бронхита, а начинается он с сухого кашля. После может возникнуть воспаление легких, если не лечить должным образом, хотя проявляться признаки будут поначалу одинаково.
Если откашливается мокрота с коричневыми прожилками, это обозначает, что в легкие попала пыль, краска и другие вещества, которые могут раздражать слизистую.
Утренние выделения
У тех людей, которые курят достаточно долго, часто встречается такая проблема, как коричневая мокрота по утрам.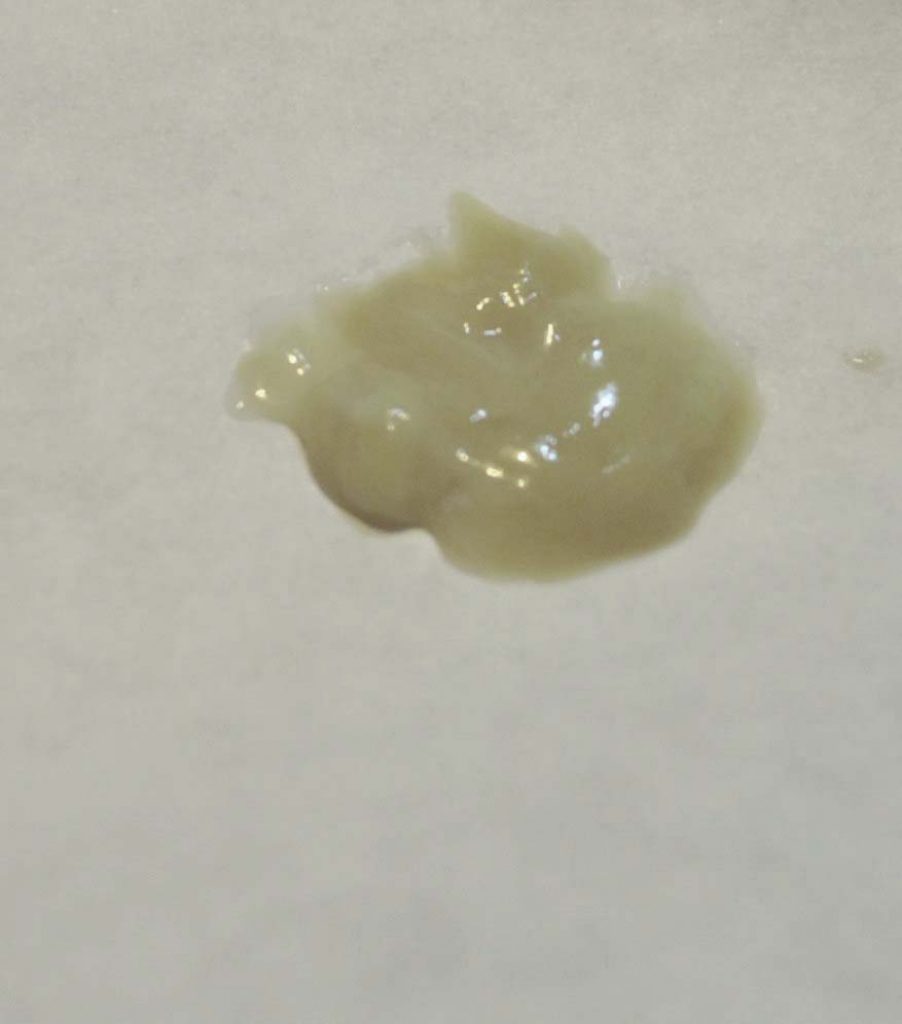 Скопление и застаивание слизи за ночь приводит к тому, что после пробуждения во время активных движений из бронхов естественным путем выходят выделения. Впоследствии возможно развитие хронического бронхита.
Скопление и застаивание слизи за ночь приводит к тому, что после пробуждения во время активных движений из бронхов естественным путем выходят выделения. Впоследствии возможно развитие хронического бронхита.
Мокрота и курение
Если возникает коричневая мокрота, то это чревато многими серьезными последствиями. Потому что уже создана прекрасная среда для развития новых инфекций. Также токсичные смолы и канцерогены, которые содержатся в мокроте курильщика, могут отравлять весь организм.
Если появились первые симптомы, то нужно незамедлительно обратиться к врачу для выяснения точного диагноза. Обычно врачи советуют бросить курить. Последствия по дням могут быть разными. Улучшение наступает далеко не сразу. Несколько дней курильщик может ощущать головокружение, так как происходит снижение глюкозы в крови. После того как человек откажется от курения, появляется возможность избежать проявления новых болезней, но этого недостаточно, чтобы легкие очистились от скоплений различных загрязнений. Ингаляции, прием отхаркивающих лекарственных препаратов, а также дыхательная гимнастика помогут достичь определенного результата в лечении. Но перед этим необходимо обратиться к врачу, который назначит все необходимые процедуры. Обязательно нужно пройти лечение, чтобы легкие очистились. Так как последствия могут быть более серьёзными, может пострадать весь организм в целом. Прежде чем бросить курить, последствия по дням нужно учесть обязательно, многое зависит от организма человека, стажа злоупотребления табачной продукцией. Если сделать это резко, то это может нанести серьезный вред. Данный вопрос лучше тоже обсудить с врачом.
Ингаляции, прием отхаркивающих лекарственных препаратов, а также дыхательная гимнастика помогут достичь определенного результата в лечении. Но перед этим необходимо обратиться к врачу, который назначит все необходимые процедуры. Обязательно нужно пройти лечение, чтобы легкие очистились. Так как последствия могут быть более серьёзными, может пострадать весь организм в целом. Прежде чем бросить курить, последствия по дням нужно учесть обязательно, многое зависит от организма человека, стажа злоупотребления табачной продукцией. Если сделать это резко, то это может нанести серьезный вред. Данный вопрос лучше тоже обсудить с врачом.
Как лечить?
Откашливанию мокроты очень хорошо помогают прогревания. Горчичники или компрессы помогут достичь нужного эффекта. Также эффективны ингаляции. Частое проведение их может быть назначено, если мокрота отходит очень тяжело.
Если не помогают данные процедуры, и откашливается коричневая мокрота по утрам, то можно выполнять следующие правила:
— нужно есть больше фруктов и овощей и уменьшить потребление углеводов и жиров;
— пить большой объем жидкости, что будет способствовать разжижению мокроты и ее скорейшему выведению;
— питье должно быть щелочным – для смягчения кашля.
Народные методы
Ранее, когда отсутствовали антибиотики и другие лекарственные препараты, то боролись с мокротой с помощью народной медицины:
- Чтобы погасить очаг инфекции и смягчить дыхательные пути, можно пить молоко, предварительно закипятив его и добавив почки сосны. Потом напитку нужно дать настояться час и можно принимать.
- Хорошо поможет сироп из лука. Нужно сварить две луковицы, очищать их не нужно, в процессе варки добавить стакан сахара.
- Чай из подорожника, алтея, мяты и мать-и-мачехи пьют два раза в день.
Народные средства можно применять, но только в том случае, если правильно установлен диагноз врачом.
Бронхит
Коричневая мокрота может быть признаком бронхита. Также возможно развитие инфекции в бронхах. Выделения такого характера могут свидетельствовать о том, что происходят гнойные деструктивные изменения в легких.
Другое проявление болезни – это одышка. Когда происходит поступление воздуха в легкие, при вдохе он очищается. Но при болезни слизью склеиваются волоски на внутренней поверхности дыхательных органов. Воздух не фильтруется, и кислород в недостаточном количестве поступает в организм, дыхание становится частым. В слизи происходит размножение микробов и задержка различных загрязнений, что не способствует очищению легких и, тем самым, выздоровлению.
Но при болезни слизью склеиваются волоски на внутренней поверхности дыхательных органов. Воздух не фильтруется, и кислород в недостаточном количестве поступает в организм, дыхание становится частым. В слизи происходит размножение микробов и задержка различных загрязнений, что не способствует очищению легких и, тем самым, выздоровлению.
Профилактика
Чтобы коричневая мокрота не появлялась, врачи советуют:
— отказаться от курения навсегда;
— очищение легких должно проводиться в несколько этапов, при этом нужно учитывать все системы организма;
— правильное питание;
— принимать лекарства, которые прописал доктор.
Заключение
Таким образом, если появился кашель, то не нужно ждать, пока он перерастет в более серьезное заболевание, требующее более сложных методов лечения. Не нужно ждать, пока мокрота, которая будет откашливаться, станет коричневого цвета. И не стоит заниматься самолечением и самостоятельной установкой диагноза, следует сразу обратиться к врачу.
О чем говорит цвет мокроты?
Даже здоровый организм ежедневно производит до 1,5 литров мокроты. Небольшое количество откашливаемой прозрачной слизи считается нормой. Увеличение же объема мокроты, выделяемой во время кашля, может свидетельствовать об инфекции или аллергии. Кроме того, мокрота может менять свой цвет, и это связано с характером патологии.
Даже здоровый организм ежедневно производит до 1,5 литров мокроты. Небольшое количество откашливаемой прозрачной слизи считается нормой. Увеличение же объема мокроты, выделяемой во время кашля, может свидетельствовать об инфекции или аллергии, поскольку воспаление дыхательных путей усиливает кашель, а кашель, в свою очередь, ускоряет развитие болезни. Кроме того, мокрота может изменять свой цвет.
Серый
Кашель с мокротой белого или серого цветов может указывать на ОРЗ или на забитые пазухи. Вдобавок, выделяя серую слизь, организм избавляется от смол, накопившихся в легких из-за курения, и от загрязнений из вдыхаемого воздуха, – например, пыли.
Зеленый и темно-желтый
Густая темно-желтая слизь во многих (но не всех!) ситуациях – признак вирусной или бактериальной инфекции пазух или нижних дыхательных путей. В этих случаях с патогенами борются иммунные клетки нейтрофилы, содержащие зеленый белок, который при больших объемах может окрашивать мокроту.
Однако в некоторых случаях зеленоватость и желтоватость не указывают на инфекцию. Согласно исследованию 2011 года, на 100 образцов зеленой мокроты приходилось 59 содержавших бактерии. Из 100 анализов желтой мокроты бактерии обнаружились в 46.
Коричневый
К появлению коричневой мокроты может привести курение, а смолы и другие твердые частицы из сигарет дополнительно провоцируют откашливание слизи. Помимо этого, слизь такого цвета может выделяться у любителей шоколада, кофе и красного вина.
Розовый
Кашель с розовой мокротой свидетельствует об отеке легких либо о несильном кровотечении. Если же слизь по структуре пенистая, то стоит сходить к кардиологу: это может говорить об уже существующих проблемах с сердцем.
Кровь
Кровь в мокроте, или «кровохарканье», связаны с широким диапазоном неприятных состояний. Кровяные прожилки в слизи появляются при бронхите. Откашливание большого количества крови может быть признаком туберкулеза, пневмонии, рака или легочной эмболии. При сильном или долговременном кровотечении непременно нужно обратиться к врачу.
Источник:
It’s not uncommon when you develop a hacking cough from deep down in your lungs to cough up a gel-like substance known as phlegm, or sputum. While you may think nothing of it, simply associating it with your sickness, the color of the mucus can tell you some things about the pathogens invading your body.
Medical Dailyкакого цвета, какой характер, коричневые выделения
Содержание
Анализ мокроты является одним из основных видов диагностики онкологических заболеваний дыхательных путей и легких. Чтобы выявить рак на ранней стадии надо понять что такое мокрота, как она образовывается, какой бывает и в каких случаях стоит обратиться за консультацией к врачу-онкологу. Рассмотрим детальнее проблематику в статье от редакторского коллектива портала «Все онкологи России».
Как анализ мокроты может помочь диагностировать онкологические и другие заболевания
Что являет собой мокрота? Это слизистые выделения, появляющиеся при кашле. Они накапливаются в путях респираторной системы и отхаркивание мокротой свидетельствует о том, что нарушено обычное функционирование внутренней оболочки дыхательного тракта. Отдав мокроты на анализ, можно определить присутствие болезней дыхательного тракта. Также эта процедура позволяет различить возможные патологические процессы, которые развиваются на фоне кашля или похожей симптоматики. Для получения мокроты можно использовать бронхоскопию или же получить ее естественным путем.
Мокроты как возможные проявления различных патологий
Стоит понимать, что присутствие мокроты – это один из симптомов проявления рака легких. Когда диагностируется это онкологическое заболевание, то выделяется светлая слизь. Часто в ней можно обнаружить частицы крови, что может указывать на наличие в легких злокачественной опухоли. Именно появление кровяных прожилок свидетельствует о необходимости проведения более тщательного и глубокого скрининга (рентгенографического исследования, бронхоскопии и компьютерной томографии соответствующих органов).
Бывают случаи, когда при бронхиоальвеолярной форме данного онкологического заболевания дыхательных органов может выделяться до 200 мл мокроты светлого оттенка с пеной на верхнем слое. Когда у пациента обнаружена именно эта форма онкологического заболевания, то эффективным методом диагностики будет проведение цитологического анализа мокроты. В случае осложненных форм рака, слизистые выделения могут содержать некоторое количество гноя. Если мокрота по своей форме напоминает малиновое желе, это значит, что опухоли распадаются. Метод цитологического анализа мокроты при раковом заболевании легких – это способ диагностики легочных патологий у пациента, а также самый простой метод морфологической верификации поставленного диагноза. Если наличие онкологии легких подтвердится, то стоит проводить анализ мокроты, как минимум, 3 раза.
Зачем необходима диагностика мокроты и какие виды исследований существуют для определения диагноза?
Главной целью проведения подобных диагностических мероприятий является подтверждение диагноза. Реснитчатый эпителий имеет бокаловидные клетки, которые выделяют до 100 мл жидкости, но она проглатывается человеком.
Когда обнаружено прогрессирующее патологическое заболевание в органах респираторной системы, начинается изменяться работа соответствующих структур. Появляется кашель, который только нарастает, боли в груди, возникает одышка, повышается утомляемость. В большом объеме выделяемой жидкой слизи может проявится и бактериальная микрофлора, что и влечет за собой появление мокрот.
Если сделать выводы на основе предположенного диагноза и только визуального осмотра секрета бронхиальных желез невозможно, то врачом-онкологом назначается необходимое исследование. Различные варианты исследования мокроты способствуют оценке свойств жидкости, помогают различить цитологические изменения, то есть наличие злокачественных новообразований, а также бактериальной инфекции. Провести исследование можно визуально или с применением специального оборудования.
Врач предварительно может поставить диагноз на основе визуального осмотра слизи и поэтому может отправить пациента на такие виды диагностики:
Клинический анализ мокроты.
Показатели такого анализа дают возможность врачу более детально рассмотреть физические особенности проявляемой слизи.Цитологическое или же исследование под микроскопом. Детальный анализ жидкости нуждается в увеличении до нужного размера. В этом поможет микроскоп. Такой метод устанавливает присутствие патологий, что могут проявляться при определенных заболеваниях.
Химическое изучение. Во время подобного рода диагностики происходит оценка трансформаций в метаболизме альвеолоцитов, которые располагаются в реснитчатом эпителии бронхов.
Бактериологический анализ. В основе данного метода лежит высевание бактерий, которых извлекли из слизи органов дыхания пациента на благоприятную среду. Если количество бактерий начинает возрастать, то возбудитель находится в респираторном тракте. Пожалуй, главным преимуществом проведения бактериального посева будет возможность проверить, насколько чувствительными являются бактерии к определенным препаратам в лаборатории.
При диагностировании более сложных случаев отклонений в функционировании органов дыхания, пациенту могут назначить все виды анализа мокроты. И уже на их основе подбирается курс лечения.
Дальше пойдет описание основных аспектов, необходимых для проведения диагностических мер.
Особенности выделяемой мокроты
За день у человека может выделяться от 50 миллилитров до полтора литра слизи, все зависит от базовой анормальности. Именно ее наличие нарушает деятельность секреции бокаловидных клеток. У пациента, у которого обнаружен, например, бронхит или пневмония, жидкости выделяется до 200 мл в сутки.
Если начинают концентрироваться гной или кровь, то они будут проявляться в выделяемых мокротах и их станет больше с увеличением количества выделений. При таких болезнях, как дренированный абсцесс, гангрена легкого, фиксируют наибольший объем слизи (до полтора литра).
Врачи-пульмонологи классифицируют выделения на такие типы:
Слизистый. Проявляется при бронхиальной астме, хроническом бронхите и трахеите. Это самый благоприятный вариант из представленных.
Слизисто-гнойный. Устанавливает наличие инфекции, поскольку в источаемых мокротах есть специфическая жидкость. Это продукт функционирования бактерий, в нем содержатся «переваренные» иммунные клетки. Проявляется при абсцессе легкого, бактериальной пневмонии и гангрене.
Гнойный. Следствиями появления являются те же причины, что и для слизисто-гнойного типа. Данный подвид отличается достаточно обильным количеством гноя. При таком диагнозе пациент чувствует себя намного хуже.
Кровянистый. Возникает в случае попадания некоторых эритроцитов или определенного количества крови в слизь. Такая симптоматика является признаком того, что где-то повреждены сосуды. Проявляется при раковых заболеваниях, полученных травмах, после перенесенного инфаркта легкого и актиномикоза.
Правильная оценка выделяемой слизистой жидкости поможет понять, какие патологии проявляются в дыхательной системе. Верный диагноз способствует подбору оптимального лечения для пациента.
Соответствие типов мокроты и ее цвета:
слизистый тип будет прозрачным или слегка сероватым;
у слизисто-гнойного преобладает серый цвет с вставками желтого или гнойного оттенка;
гнойный тип характеризуется разными оттенками зеленого и коричневым;
кровянистый имеет разные оттенки красного. Если выделяется жидкость ржавого оттенка, то это означает, что начался процесс видоизменения эритроцитов. Если где-то произошло повреждение стенок сосуда, кровь будет алая или розовая, зависит от степени повреждения.
Во многих случаях у мокроты нет никакого запаха. Исключением может стать только гнойные мокроты, потому что в них содержаться частички отмерших тканей, которые и вызывают запах разложения. Если случается прорыв кисты в легком, то появляется фруктовый запах, который указывает на развитие эхинококка или же гельминта.
С помощью визуальной оценки мокроты можно довольно быстро поставить диагноз пациенту без проведения дополнительных диагностических процедур.
Наличие определенного элементов организма в слизи как свидетельство патологий
В мокроте, которую отхаркивает пациент могут диффундировать эритроциты, гной или серозная жидкость. Если что-то из упомянутых составляющих находится в слизи, то врач может оценить степень повреждения тканей легких и понять, какие именно отклонения проявляются в респираторных путях в этом клиническом случае.
Благодаря проведению химического анализа отхаркиваемой жидкости, можно определить насколько сильно успел развиться патологический процесс. Полученные результаты позволяют подобрать соответствующее лечение и препараты, которые помогут стабилизировать секрецию реснитчатого эпителия.
Нормальные показатели рН мокроты – от 7 до 11. Если в легких протекают процессы распадения тканей, то происходят окислительные реакции и уровень рН падает ниже 6. Это происходит потому что, нарушается процедура обмена солей и минералов.
В извергаемой жидкости всегда содержится белок. Его нормальный показатель не превышает 0,3%. Может наблюдаться небольшое повышение этой цифры, но не больше чем до 1-2%. Превышение этого порога может свидетельствовать о проявлении туберкулеза. Если показатели резко возрастают до 10-20%, то это означает наличие крупозной пневмонии. Провести исследование на количество белка в слизистой жидкости в лаборатории необходимо, чтобы разделить патогенные процессы в плане общей клинической картины состояния пациента и показателей других процедур диагностики.
Желчные пигменты
Маленькие частички холестерина или же желчные пигменты, которые выделяются со слизью фиксируются при следующих анормальностях:
Посредством проведенного микроскопического анализа можно обнаружить присутствие клеток или микроорганизмов. При нормальном состоянии человека их просто нет в слизи, которую извергает пациент во время обычного кашля.
Эпителиальные клетки
Обнаружение эпителиальных частиц в мокротах – это не повод для паники, особенно, если их немного. Когда проводится исследование клеток под микроскопом, то внимание обращают на обильное количество клеток или даже появление эпителиальных цилиндров. Это признак того, что респираторные пути и внутренние оболочки могут быть повреждены.
Альвеолярные макрофаги
Процедура локальной защиты иммунной системы происходит благодаря нормальному функционированию альвеолярных макрофагов. Поэтому обнаружение в слизи незначительного количества клеток — совершенно не повод бить тревогу. А вот резкое увеличение макрофагов говорит о воспалительных процессах, например, бронхите, бронхоэктатической болезни, астме или трахеите.
Когда уже начинаются появления лейкоцитов в мокроте, то происходит острое воспаление, причиной которого может стать воздействие бактерий на органы респираторной системы. В схожих случаях может случиться развитие абсцесса, пневмонии и бронхоэктатической болезни.
В том случае, если во время диагностики обнаружили в мокроте кровяные прожилки, то значит, произошел разрыв кровяных сосудов. Численность эритроцитов в слизи свидетельствует о характере разрыва. Также появляются видоизмененные клетки, что проникают через стенки сосудов, не разрывая их. Одним из примеров заболевания, что развивается в таком случае, является крупозная пневмония.
Раковые клетки в анализе мокротыЕсли в анализах мокроты диагност выявил атипичные для выделений респираторной системы органические структуры, это может означать, что в органах дыхания начался процесс образования опухоли в легких. Чтобы со 100% вероятностью определить локализацию патологии и ее тип, онколог назначит проведение ряда других процедур скрининга.
Эластические волокна
Если эластические волокна обнаруживаются в слизи, которую отхаркивает больной, можно говорить об обширных повреждениях тканей легких, при этом последние уже начали распадаться. Симптом присущ таким патологическим процессам, как гангрена, запущенная стадия бронхоэктатической болезни, туберкулез и онкология с разрушением мягких тканей.
Верифицировать туберкулез можно после проведения микробиологического исследования выделяемой пациентом мокроты. Данный метод диагностики направлен на обнаружение микобактерии, возбуждающей заболевание — палочки Коха.
Определяется ее присутствие с помощью бактериоскопического исследования, во время изучения образца под увеличительным микроскопом. Чтобы визуализировать возбудитель, мокроту окрашивают по методу Циля-Нильсена. Если результат положительный, фтизиатр указывает в документах аббревиатуру БК(+), что означает наличие палочки Коха в исследуемом материале. Пациенты с туберкулезом изолируются от общества. Аббревиатура БК(-) говорит о том, что больной не является распространителем микроорганизмов.
Обезопасить себя от онкологии можно сдав анализы для раннего выявления патологии. Ознакомиться со списком доступных к покупке тестов вы можете здесь.
Виды мокроты: о чем говорит цвет слизи
Грядут похолодания, а за ними следом кашель, сопли из носа и мокрота.
Подпишись на Знай в Google News! Только самые яркие новости!
ПодписатьсяИ хотя слизь при кашле — обычное дело, цветная мокрота иногда может быть признаком чего-то более опасного, сообщает Daily Mail.
Мокрота — разновидность секрета, состоящего из слизи и слюны, которые вырабатывается в наших легких и очищает горло от раздражителей, а также увлажняет наши дыхательные пути.
Настало время разобраться, о чем говорит цвет мокроты:
Популярные статьи сейчас Показать ещеЗеленый или желтый
Свидетельствует о том, что организм борется с ОРВИ или гриппом. Сперва слизь имеет желтый оттенок, но постепенно приобретает зеленый цвет.
Следует отметить, что похожий оттенок мокроты наблюдается при бронхите, синусите и хронической обструктивной болезни легких.
Пневмония и муковисцидоз также часто производят слизь, цвет которой колеблется от желтого и зеленого до коричневого и красного.
Коричневый
«Ржавая» мокрота часто имеет такой оттенок из-за наличия крови в ней. Может свидетельствовать о наличии пневмонии, бронхита и муковисцидоза.
Также часто встречается у курильщиков. В некоторых случаях коричневая слизь — признак абсцесса легких.
Белый
Чаще всего оказывается признаком вирусного бронхита и со временем меняет свой цвет на желто-зеленый.
Гастроэзофагеальный рефлюкс также сопровождается плотной мокротой.
Помимо этого, застойная сердечная недостаточность также приводи к формированию густой белой мокроты.
Черный
Наблюдается у шахтеров, которым постоянно приходится вдыхать крошечные частички угля.
Помимо этого, черная мокрота возникает при редкой грибковой инфекции Exophiala dermatitidis.
Прозрачная
Обычно свидетельствует о здоровом организме, однако чрезмерное увеличение свидетельствует об аллергии.
Производство мокроты также увеличивается в осенний и зимний период, чтобы разогреть холодный воздух.
Помимо этого, вирусные инфекции часто начинаются с чрезмерной слизеобразования.
Красный или розовый
Красная или розовая мокрота может быть признаком пневмонии, туберкулеза или другой инфекций легких.
Закупорка артерий в легких также приводит к образованию розовой мокроты. Помимо этого, красная мокрота считается признаком рака легких.
При наличии вышеуказанных симптомов рекомендуется обратиться к врачу.
Напомним про топ-7 распространенных причин болей внизу живота у женщин.
Как сообщал портал «Знай.ua», длина пальцев указывает на сексуальную ориентацию.
Также «Знай.ua» писал, медики изобрели «умные наклейки», которые мониторят показатели здоровья и вероятность возникновения различных заболеваний.
Подпишись на Знай в Google News! Только самые яркие новости!
ПодписатьсяКоричневая мокрота
Коричневая мокрота – причины, диагностика и лечение
Отхождение мокроты во время кашля считается хорошим признаком. Таким образом, организм избавляется от слизи, состоящей из гнойного экссудата, отмерших мерцательных эпителий. Начинать волноваться стоит при появлении во флегме нехарактерных примесей, крови. Коричневые вкрапления могут указывать на развитие воспалительного процесса, распространение инфекции на нижние дыхательные пути.
Причины изменения цвета выделений
Источников коричневой мокроты может быть довольно много. Если говорить в общем, то такой оттенок слизи возникает при застарелых инфекционных процессах. Считается, что распад эритроцитов в структурах бронхов переходит в хроническую фазу.
Курение. Такая опасная привычка может вызывать различные осложнения. Одним из симптомов длительного отравления дыхательных путей ядами, смолами и сажей, как раз и выступает коричневая мокрота. Такой цвет флегмы возникает из-за аномальной проницаемости капилляров. Интоксикация провоцирует выход крови пределы сосудов.
Важно знать, что кашель курильщика со временем вызывает разрушение тканей, ухудшение эластичности стенок вен, артерий, провоцирует онкологию (рак легких).
Мокрота от курения выглядит, как сгусток слизи плотной консистенции. Именно поэтому симптом болезни обычно появляется утром, после длительного нахождения в горизонтальном положении.
Бронхит считается одним из наиболее частых заболеваний, характеризующихся выделением коричневой мокроты во время кашля. Причиной воспалительного процесса и отхаркивания коричневой флегмы становятся переохлаждение, несвоевременное или неадекватное лечение инфекционного поражения верхних дыхательных путей.
Диагностировать бронхит по первым симптомам очень сложно. Признаки заболевания во многом сходны с проявлениями банального ОРВИ, ОРЗ. Единственным отличием становится продолжительность кашля. Коричневая мокрота тоже не показательная. Такой оттенок слизи придает кровь из лопнувших сосудов.
Туберкулез. Симптомы такой болезни нужно знать всем. К сожалению, подхватить палочки Коха можно в любом общественном месте. Главное условие развития заболевания — ослабленный иммунитет. На начальных стадиях слизь прозрачная, без примесей и прожилок. Появление коричневой мокроты считается плохим знаком. Если по утрам отходит темная флегма, больному нужна экстренная медицинская помощь.
Посещение специалиста, комплексная диагностика необходима при выявлении субфебрильной температуры (37-37,5°С), немотивированной усталости, проблем со сном, потере аппетита и, конечно, сухого непродуктивного кашля.
Воспаление легких. Заболевание часто путают с бронхитом. У болезней схожая симптоматика и причины. Коричневая мокрота в этом случае не показательна. Она может указывать, как на разрыв сосудов, так и на появление в слизи крови из тканей легкого. Важна аппаратная диагностика.
Онкология. Самый страшный диагноз, который может услышать пациент медицинского учреждения – рак легких. Такая болезнь вызывает перерождение здоровых тканей в атипичные формы. Процесс всегда сопровождается кровохарканьем, вызванным прорастанием метастазов в легкие, верхние дыхательные пути.
Диагностика болезней, вызывающих коричневую мокроту
Коричневая слизь не возникает «на ровном месте». Источником изменения цвета отхаркиваемой мокроты всегда становится резкое ухудшение состояния здоровья. Именно поэтому при выявлении темной слизи нужно незамедлительно обращаться за помощью к врачам.
Терапевты, пульмонологи рекомендуют обратить внимание на следующие симптомы:
- повышение температуры тела считается индикатором развития воспалительного процесса;
- боли в грудной клетке указывают на поражение дыхательных путей инфекцией, сбои в работе сердца;
- удушье, спертость дыхания у взрослых возникают из-за скопления слизи в бронхах.
Эти проявления нужно рассматривать в комплексе с коричневой мокротой. Диагностирование по совокупности симптомов дает лучший результат.
Во время осмотра больного врач обязательно прослушает грудную клетку (легочный звук), соберет анамнез, заглянет в горло (покраснение, отек). Появление темной слизи вынуждает доктора назначать дополнительные исследования. Для исключения туберкулеза, пневмонии, онкологических болезней проводятся: анализы крови (общий, клинический), исследования мокроты (бактериальный посев).
При подозрении на поражение дыхательных путей инфекционными агентами (палочки Коха, стафилококк, стрептококк) рекомендуются рентгенография, магнитно-резонансная, компьютерная томография, бронхоскопия.
Своевременное выявление причины коричневой мокроты может спасти больному жизнь.
Терапевтические процедуры
Лечение должен назначать только опытный врач. Чаще всего выбор препаратов и процедур зависит от причины воспалительного процесса. Туберкулез, пневмонию можно победить только антибиотиками, а вот кашель курильщика хорошо поддается воздействию природных компонентов и относительно безопасных сиропов.
Эффективные средства от кашля с коричневой мокротой:
- бронхолитики увеличивают дыхательный просвет, облегчают вдох, помогают при астме;
- муколитики уменьшают вязкость слизи, ускоряя ее выведение из бронхов;
- спазмолитики необходимы для предотвращения судорог, снятии напряжения сосудов;
- противовоспалительные препараты борются с отеком.
Серьезные болезни требуют хирургического лечения. Коричневая мокрота, возникающая при раке, запущенных формах туберкулезе или пневмонии плохо поддается классической фармакотерапии, нередко единственным способом восстановить здоровье становится опасная операция.
Коричневая мокрота
Присутствие мокроты при кашле – это признак присутствия воспалительных процессов в дыхательной системе. В состав мокроты входит секреторная жидкость, выделяемой слизистой оболочкой бронхов, отмерших клеток, пыли, что является идеальным местом для зарождения микроорганизмов. По цвету мокроты невозможно установить сразу заболевание. Коричневая мокрота при кашле является признаком проблем в области бронхов и легких.
Причины
Коричневая мокрота во время бронхита – это показатель «старой крови». Такой оттенок возникает в результате распада эритроцитов, освобождая в это гремя гемосидерин (от гемоглобина). В зависимости от вида органических и неорганических компонентов, оттенок мокроты может варьироваться от коричневого до черного.
Причины коричневой мокроты:
- Курение
- Хронический бронхит – мокрота может быть желтого или коричневого цвета
- Пневмокониоз – от коричневого до черного оттенка
- Хроническая пневмония – белый, желтый, коричневый оттенок мокроты
- Рак легких – красный, коричневый, черный цвет
- Туберкулез – от красного до черного оттенка слизи
Опасные осложнения и последствия
Если своевременно не избавиться от коричневой мокроты могут возникнуть такие последствия:
- Туберкулез
- Хронический бронхит
- Рак легких
- Летальный исход
Коричневая мокрота по утрам
Утренний кашель возникает в результате того, что мышцы, прикрепленные к грудной клетке, сокращаются, чтобы самостоятельно избавиться от мокроты в дыхательных путях. Утренние приступы кашля могут превращаться в атаки в момент физических нагрузок. В результате таких приступов кашля может наблюдаться удушье, отдышка, синюшность или бледность кожи на лице.
Отдельное внимание стоит уделить курильщикам, так как их кашель может перейти в затяжное хроническое заболевание. Этот кашель сопровождается коричневой мокротой и его необходимо научить отличать от других заболеваний. Это явление специалисты именуют, как «бронхи курильщика».
Утренний кашель курильщика отличается от обычного такими признаками:
- Температура тела не повышается
- Отсутствуют такие симптомы простуды, как покраснение горла и насморк.
- В утреннее время наблюдается обострение
- Во время физических нагрузок возникает отдышка
Коричневая мокрота при кашле
Коричневая мокрота при кашле может свидетельствовать об абсцессе легких. Такой оттенок свидетельствует о наличии крови, свернувшейся в следствии пневмонии, бронхита, рака, туберкулеза, инфаркта, отека легких. При кашле с коричневой мокротой необходимо проконсультироваться с врачом – пульмонологом. Препараты назначают в зависимости от индивидуальных особенностей организма – это муколитические, отхаркивающие, противовоспалительные средства и антибиотики. Не менее эффективными являются ингаляции, массажи, прогревающие процедуры.
Коричневая мокрота без кашля
Чаще всего мокрота без кашля возникает из-за:
- Тонзиллита
- Фарингита
- Ринита
- Гормональных сбоев в организме
- Аллергических реакций
- Болезни пищевода и желудка
- Злоупотребления лекарственными препаратами
- Скрытых форм туберкулеза
- Начальной формы бронхита
Коричневая мокрота у курильщиков
Зачастую коричная мокрота утром возникает у людей, которые курят длительное время. Это связано с тем, что во время сна слизь скапливается, застаивается, а после пробуждения, осуществляя активные движения, мокрота начинает выходить из бронхов естественным путем. Спустя время кашель проявляется все чаще и переходит в хронический бронхит курильщика.
Курильщики не обращают внимание на такой оттенок мокроты, считая это нормой, но коричневая мокрота – это идеальное место для развития различных бактерий.
Помимо этого, мокрота, наполненная канцерогенами и смолами, существенно отравляет организм.
Исходя из этого, человек может упустить первые симптомы серьезного заболевания, возникающего в организме. Отказ от сигарет позволит уберечь себя от различных болезней, но этого недостаточно, так как необходимо очистить легкие от присутствующих там отложений. Весьма эффективной будет дыхательная гимнастика, употребление отхаркивающих средств, курс ингаляции. Лечение должно осуществляться под контролем специалиста, так как он сможет правильно назначить индивидуальную терапию, будет прослеживать динамику, в случае необходимости скорректирует процесс выздоровления.
Если своевременно не приступить к лечению, токсины и смолы будут накапливаться в организме и спустя время обретет серьезные последствия.
Лечение
Прежде, чем приступить к лечению, необходимо проконсультироваться со специалистом. Лекарственные препараты подбираются в зависимости от характера заболевания.
Так, для курильщиков подойдут простые отхаркивающие препараты, в то время как при простудном заболевании они будут неуместны. Помимо муколитических препаратов, доктор может прописать настои из лекарственных трав, например, зверобоя. Подобные настои позволят ускорить процесс выведения коричневой мокроты из организма. Помимо этого, травы успокаивают воспаления и разрушенные дыхательные области.
Иногда специалисты могут прописать согревающие компрессы, горчичники или банки.
Народная терапия
Еще с древних времен, когда отсутствовали антибиотики и секретомоторные препараты от мокроты избавлялись при помощи народных средств:
- В закипевшее молоко необходимо добавить несколько почек сосны и оставить настаиваться на протяжении часа. Чтобы сохранить тепло, необходимо укутать молоко, что позволит сделать вкус более крепким и насыщенным. Такой настой позволит избавиться от очага инфекции, увлажнить и смягчить дыхательные пути.
- Две неочищенные луковицы необходимо проварить в 0,5л воды в течение часа. Во время варки добавить стакан сахара, в результате чего получится сироп, который следует пить три раза в день по полстакана.
- Алтей, подорожник, мать-и-мачеху, мяту нужно измельчить в равных частях и настаивать на паровой бане около часа. Подождать пока отвар остынет и принимать два раза в день.
Если в утреннее время все же проявляется коричневая мокрота, необходимо выполнять следующие рекомендации:
- Пить больше жидкости – она способствует разжижению мокроты и ускоряет процесс выведения.
- Употребляемая жидкость должна быть щелочной – смягчает кашель
- В рационе должны присутствовать овощи, фрукты, снизить количество потребляемых жиров и углеводов.
При возникновении коричневой мокроты необходимо незамедлительно обратиться к специалисту, так, как только он сможет установить диагноз и назначить правильную терапию. Специалисты, прежде всего, рекомендуют:
- Категорически отказаться от курения
- Комплексно проводить детоксикацию
- Правильно организовать окружающую обстановку
- Употреблять препараты, прописанные специалистом.
Мокрота коричневого цвета при кашле — почему появляется такой цвет и методы терапии
М окрота, согласно стандартной медицинской выкладке определяется как слизистый или слизисто-гнойный экссудат, вырабатываемый особыми клетками эпителия нижних дыхательных путей (мерцательный эпителий).
Данное вещество способствует быстрому выведению патогенных организмов и иных структур из легких, потому синтез мокроты можно считать своего рода защитным механизмом.
Но если возникает коричневая мокрота при кашле или экссудат имеет иной цвет, отличный от прозрачного, это причина существенно насторожиться. Что же нужно знать о выделении слизистого вещества?
Причины появления мокроты коричневого цвета
Причины становления патологического процесса (условно говоря) множественны, и рассматривать их нужно в системе. Непосредственный фактор возникновения болезнетворного состояния заключается в распаде клеток-эритроцитов в структурах бронхов и легких.
Речь, как правило, идет о застарелом процессе, когда кровь успевает окислиться, вследствие чего мокрота приобретает коричневый оттенок.
Что же за причины могут обусловить столь неприятный симптом?
Курение
Табакокурение чревато массой патологических изменений со стороны верхних и нижних дыхательных путей. Если верить данным медицинской статистики, в ротовой полости, на эпителии слизистой оболочки бронхов и легких у курильщиков обнаруживаются многочисленные генетические мутации.
Курение провоцирует проблемы по множеству причин. В первую очередь, повышается проницаемость капилляров, кровь выходит за пределы сосудов и оседает в мокроте.
Организм воспринимает вещество как патогенный организм и начинает более активный синтез слизи. Итог — окисление гематологической жидкости.
Помимо этого, обнаруживается разрушение мелких кровеносных сосудов по причине их стеноза или окклюзии холестериновыми бляшками.
Это опасное состояние. С течением времени наступает разрушение крупных магистральных сосудов и развитие злокачественных опухолей.
Бронхит
Выступает частой патологией. Представляет собой очаговое или генерализованное (обширное) поражение бронхиального дерева с развитием воспалительного процесса.
Частой причиной становления болезнетворного состояния выступает переохлаждение либо наличие первичного хронического очага длительного инфекционного поражения в нижних и верхних дыхательных путях.
Симптоматика бронхита недостаточно характерна. В первую очередь обнаруживается длительный приступообразный кашель продуктивного характера.
Отхаркиваться огромное количество вязкой мокроты, однако это не аксиоматично. Возможно отсутствие слизи на ранних этапах болезни. В дальнейшем появляется болевой синдром при дыхании, одышка, удушье.
Кровь в слизи обусловлена разрывом мелких сосудов. Итог — коричневая мокрота с окислившейся гематологической жидкостью.
Пневмония
Воспаление легких. Характеризуется схожей этиологией и симптомами вместе с бронхитом. Разграничить их можно только посредством проведения объективных исследований, вроде рентгенографии и иных. Подробнее о симптомах и причинах развития читайте здесь .
Фактор появления мокроты коричневого оттенка мокроты идентичен бронхиту.
Бронхоэктазы
Бронхоэктатическая болезнь редко бывает первичной. Наиболее рискуют представители вредных профессий, спортсмены, курильщики, дети, перенесшие пневмонию и бронхит.
Суть патологического процесса заключается в образовании мешкообразных структур в области бронхиальных альвеол. Они расширяются, заполняются серозно-гнойным экссудатом. Гной многослойный, разноцветный.
Состояние крайне опасно, поскольку чревато становлением вторичных инфекционных поражений легких обширного типа.
Туберкулез легких
Опасная патология. Провоцируется микробактерией туберкулеза, так называемой палочкой Коха. Развивается исподволь, годами.
Как правило, коричневая мокрота откашливается только на поздних этапах течения патологии. В начальный период слизь прозрачная, со следами свежей гематологической жидкости.
С течением времени пациент отмечает постоянный, забивающий кашель, потерю веса, боли за грудиной интенсивного характера. Туберкулез нередко оказывается смертельной патологией в тот момент, когда по утрам отхаркивается коричневая слизь. Однако и это не всегда так. Требуется проконсультироваться у специалиста.
Онкологические заболевания
Встречаются часто. Рак легких, своего рода, рекордсмен по летальности и частоте встречаемости.
Характер процесса — перерождение здоровой ткани легких в атипичные формы с последующим разрастанием и инфильтративным проникновением в окружающие и отдаленные органы и ткани посредством метастазирования. Летальность рака легочных структур высокая.
Существуют и иные причины, не обозначенные в данном перечне, но их удельный вес столь мал, что не имеет большого значения. Коричневая мокрота это — всегда настораживающий признак.
Сопутствующие симптомы
Встречаются в качестве дополнительных, факультативных признаков, из которых складывается клиническая картина.
Важно иметь в виду: слизь темного цвета никогда не выступает единственным признаком. То, что отхаркивается коричневая мокрота по утрам, еще не показатель.
Соответственно, речь можно вести о следующих характерных симптомах:
- Повышение температуры тела до субфебрильных-фебрильны значений. Указывает либо на инфекционный процесс, либо на туберкулез, либо на онкологию, если держатся повышенные значения термометра постоянно.
- Тревожным симптомом выступают постоянные боли за грудиной при вдохе и выдохе. Это прямое указание на наличие патологического процесса в нижних дыхательных путях. Данное явление может отсутствовать в случае наличия очагового мелкосегментарного поражения.
- Часто бывают нарушения дыхания в форме одышки или удушья . Одно отличается от другого интенсивностью.
Рассматривать описанные симптомы нужно в комплексе с основным проявлением — мокротой коричневого цвета при кашле и ее оттенком. Конкретный диагноз выставляет только врач по результатам объективного исследования.
Диагностические мероприятия
Диагностика причины выхода коричневой мокроты представляет некоторые сложности, поскольку требуется целый комплекс обследований.
В первую очередь врач опрашивает пациента на предмет проблем с легкими, дыханием, уточняет, когда проявился патологический симптом.
Большая роль отводится сбору анамнеза и, вместе с тем, прослушиванием легочного звука.
В дальнейшем показаны следующие диагностические мероприятия:
- Общий анализ крови. Дает картину классического воспаления в большинстве случаев.
- Анализ мокроты. В обязательном порядке. Выявляются микробактерии туберкулеза и другие характерные явления.
- Рентгенография органов грудной клетки. Требуется в обязательном порядке. Позволяет выявить все затемнения и вероятные очаги острого или хронического поражения.
- МРТ/КТ-диагностика. Золотой стандарт в деле исследования пациентов. Однако ввиду высокой стоимости назначается редко.
- Бронхоскопия. Позволяет увидеть очаги собственными глазами.
Коричневая мокрота по утрам — недостаточно специфическая жалоба. Нужно выяснить первопричину.
Лечение
Специфическое. Зависит от конкретной причины. Как правило, назначаются медикаменты следующих групп:
- Противовоспалительные нестероидного происхождения. Кеторолак, Найз, Ибупрофен и иные. Снимают генерализованное или местное воспаление, как и следует из названия фармацевтической группы.
- Бронхолитики. Облегчают процесс дыхания за счет расширения бронхов. Чаще показаны при бронхиальной астме, но и при иных заболеваниях могут потребоваться.
- Спазмолитические препараты.
- Муколитики и отхаркивающие. Помогают быстрее отходить вязкой мокроте, очищают легкие и дыхательные пути вообще.
- Хирургическое лечение показано при бронхоэктазах, раке, тяжелых формах туберкулеза. Лечением пациентов занимаются врачи-пульмонологи, фтизиатры (при заболеваниях туберкулезного профиля). В случае с бронхоэктазами регулярно проводится лечебная бронхоскопия с промыванием пораженных участков особыми препаратами.
Мокрота коричневого цвета при кашле не сулит пациенту ничего хорошего. Как только замечен патологический симптом, рекомендуется немедленно обращаться к специалисту. Так прогноз будет наиболее благоприятен. Желательно не затягивать.
Коричневая мокрота при кашле
Причины изменения цвета бронхиального секрета
Коричневая мокрота при кашле возникает вследствие попадания в неё красных кровяных телец – эритроцитов, которые окисляются и подвергаются распаду в нижних дыхательных путях. Это обусловливает характерный цвет выделений. Для подобных патологических изменений есть определённые причины:
- Курение сигарет. Эта пагубная привычка крайне негативным образом действует на органы дыхательной системы, вызывая там каскад патологических реакций. По данным специальных исследований, у людей, которые систематически вдыхают табачный дым, эпителиальные клетки интимы бронхов и ротовой полости подвергаются мутационным изменениям.
Под действием вредных веществ, выделяющихся при сгорании табака, сосудистая стенка бронхиальных капилляров становится проницаемой. В результате этого эритроциты из сосудистого русла попадают в просвет бронхов и смешиваются с мокротой, подвергаясь распаду и окислению. Организм старается быстрее избавиться от красных кровяных клеток, попавших в дыхательные пути. Из-за этого повышается выработка секрета, и появляется кашель.
Кашель с выделением большого количества мокроты особенно беспокоит курящих людей по утрам. Это связано с тем, что во время сна происходит её накопление и застой. Когда человек просыпается и активно двигается, начинается обильное отхождение скопившегося секрета.
Примесь эритроцитов в мокроте – это питательная среда для патогенной микрофлоры, которая становится причиной воспалительных заболеваний дыхательных путей у курильщиков. Также с помощью бронхиального экссудата организм пытается вывести токсичные вещества, поступающие с табачным дымом.
У курильщика расширяются капилляры дыхательных путей из-за их сужения или закупорки бляшками холестерина. Через некоторое время в процесс вовлекаются более крупные сосуды, что способствует развитию онкологических заболеваний в органах дыхания.
- Бронхит – заболевание, характеризующееся воспалительным процессом в слизистой оболочке бронхов. Кашель с мокротой является постоянным спутником этой патологии. Обычно болезнь развивается в результате снижения иммунного ответа организма, длительного переохлаждения. Частой причиной бронхита выступают плохо пролеченные респираторные инфекции.
Вам будет интересна статья — Симптомом каких заболеваний может быть белая мокрота при кашле и как их лечить?
На начальных стадиях заболевания больных мучает изнуряющий сухой кашель, который приводит к повреждению мелких сосудов слизистой оболочки дыхательных путей и выходу из них крови. Чтобы её вывести, бронхи начинают активно секретировать слизь. В результате этого появляется кашель с коричневой мокротой.
- Пневмония – опасное инфекционное заболевание, которое характеризуется вовлечением в воспалительный процесс паренхимы лёгких. Часто болезнь становится следствием небрежно пролеченного бронхита, когда инфекция проникает в нижележащие отделы дыхательного тракта. Больные жалуются на слабость, повышение температуры тела, одышку, надсадный кашель с выделением большого количества бронхиального секрета. Мокрота коричневого цвета при кашле появляется в результате повреждения альвеолярных капилляров.
Воспаление лёгких и бронхит имеют схожую клиническую картину. Чтобы дифференцировать эти заболевания, врач назначает больному проведение рентгенологического исследования лёгких. Пневмония характеризуется наличием очагов воспаления непосредственно в легочной ткани. При бронхите отмечается усиление сосудистого и бронхиального рисунка.
- Инфаркт лёгкого. Эта патология возникает в результате закупорки одного или нескольких сосудов лёгких тромбами. Часто наблюдается у людей, кровь которых по тем или иным причинам склонна к сгущению. Заболевание возникает внезапно. Больные жалуются на резкую боль в груди, одышку, нехватку воздуха, кашель с выделением большого количества коричневой мокроты. Визуально может отмечаться цианоз носогубного треугольника. Это опасное заболевание, которое требует экстренной госпитализации в стационар.
- Туберкулёз лёгких. Инфекционная патология, поражающая легочную ткань. Долгое время может протекать бессимптомно, а кашель с коричневой мокротой возникает на более поздних стадиях, когда в легочной паренхиме преобладают деструктивные процессы. Помимо кашля пациента беспокоит слабость, повышенное потоотделение (особенно в ночное время), субфебрильная температура, снижение массы тела, боли в области грудной клетки. При выявлении на ранних стадиях заболевание поддаётся лечению, которым должен заниматься фтизиатр-пульмонолог!
- Злокачественные новообразования органов дыхательной системы. Наиболее часто им подвержены курильщики, а также люди, проживающие в местах с плохой экологией или работающие на вредных производствах. Под действием канцерогенов происходит перерождение здоровых клеток в патологические опухолевые, которые начинают неконтролируемо делиться. Выделение мокроты коричневого цвета, как правило, отмечается уже на поздних стадиях, когда начинается распад опухоли.
Иногда люди замечают, что у них выделяется коричневая мокрота без кашля. Такое явление может наблюдаться у людей болеющих гайморитом, тонзиллитом, фарингитом.
Дополнительные симптомы
Выделение темно-коричневой мокроты при отхаркивании редко бывает изолированным признаком заболевания. Как правило, клиническая картина состоит из нескольких симптомов. Только у курящего человека продуктивный кашель может быть без сопутствующих признаков. К таким симптомам относятся:
- Субфебрильная или фебрильная лихорадка. Этот признак указывает на наличие воспалительного процесса в организме или онкологической патологии.
- Болевые ощущения в грудной клетке при дыхании.
- Одышка, нехватка воздуха, цианоз носогубного треугольника.
- Изменение цвета кожных покровов до землисто-серого. Этот признак указывает на сильную интоксикацию. У людей, которые курят много лет, цвет кожи изменяется. Это связано с постоянным поступлением токсинов табачного дыма в организм.
Возможные осложнения
У курильщиков через некоторое время могут возникать злокачественные новообразования в ротовой полости, верхних и нижних дыхательных путях. При прогрессирующем течении пневмонии есть риск развития тяжелой дыхательной недостаточности, лечение которой проводится в условиях реанимационного отделения с помощью искусственной вентиляции лёгких. При повреждении крупных сосудов возможно появление легочного кровотечения – это состояние требует срочной госпитализации в реанимационное отделение.
Методы лечения
Терапия носит специфический характер и зависит от того, симптомом какого заболевания является кашель с выделением коричневого секрета. Чаще всего назначаются следующие медикаменты:
- Нестероидные противовоспалительные анальгетики. Они подавляют активность воспалительного процесса, снимают болевые ощущения. К ним относятся «Депиофен», «Ибупрофен», «Кетанов», «Артрокол».
- Отхаркивающие и муколитические средства – «Муколван», «Лазолван». Они разжижают мокроту и облегчают процесс её отхождения.
- Бронхолитики — расширяют бронхи, облегчают дыхание.
Оперативные вмешательства показаны при некоторых формах туберкулёза, а также при онкологических патологиях.
Средства народной медицины
Приём некоторых народных средств поможет облегчить процесс отхождения мокроты, а также улучшить её разжижение. Хорошо себя зарекомендовал настой сосновых почек на молоке, который необходимо выдерживать около одного часа. Он обладает смягчающим и увлажняющим действием на слизистую оболочку бронхиального дерева.
Для отхождения мокроты хорошо помогает отвар из травы алтея, листьев мяты и подорожника, приготовленный с помощью водяной бани. Его нужно принимать не менее трёх раз за сутки, предварительно подогрев. Можно пить луковый отвар с сахаром, но он не очень приятен на вкус.
При появлении такого симптома, как кашель с отхождением коричневой мокроты, лучше не заниматься самолечением, а обратиться за помощью к врачу! Он назначит необходимые обследования позволяющие выявить причину появления такого кашля и порекомендует эффективные методы лечения.
Мокроты — причины, болезни, диагностика, профилактика и лечение — Likar24
Мокроты – это слизь, которая вырабатывается в легких и дыхательных путях. Она важна для предотвращения попадания микробов в дыхательные пути и легкие. Обычно она прозрачная и тонкая, совсем незаметна. Однако, когда появляется инфекция, слизь может загустеть и изменить цвет. Поэтому в зависимости от заболевания, может образовываться слизь разных цветов:
Прозрачная мокрота: прозрачная мокрота обычно нормальная, хотя она может увеличиваться при некоторых заболеваниях легких.
Белая или серая мокрота: белый или серый оттенок мокроты также является нормой, но может увеличиваться при некоторых заболеваниях легких или предшествовать другим изменениям цвета, связанными с другими заболеваниями.
Темно-желтая / зеленая мокрота: тип белых кровяных телец, известный как нейтрофилы, имеет зеленую окраску. Эти типы лейкоцитов привлекаются к месту бактериальных инфекций, и поэтому бактериальные инфекции нижних дыхательных путей, такие как пневмония, могут вызвать появление зеленой мокроты.
Коричневая мокрота: коричневая мокрота появляется через наличие дегтя, иногда встречается у людей, которые курят. Мокрота может также быть коричневой или черной из-за наличия старой крови в легких.
Розовая мокрота: розовая, особенно пенистая розовая мокрота может возникнуть от отека легких, состояния, при котором жидкость и малое количество крови вытекают из капилляров в альвеолы легких. Отек легких часто является осложнением застойной сердечной недостаточности. Розовая или кровянистая мокрота обычно вызывается туберкулезом.
Кровянистая мокрота: откашливание крови первый признак рака легких. Кровянистая мокрота может возникать при легочной эмболии, состоянии, при котором сгусток крови в ноге отрывается и попадает в легкие.
Мокрота может быть разной текстуры, начиная от водянистой до густой:
Тонкая и водянистая слизь обычно нормальная и указывает на здоровый дыхательный тракт. Во время инфекции в мокроте накапливаются иммунные клетки, микробы и мусор, делая её более густой и липкой. Пенистая мокрота – это слизь, которая содержит пузырьки. Беловато-серый и пенистый слизь может быть признаком хронической обструктивной болезни легких. Розовая и пенистая мокрота может означать, что наблюдается сильная левосторонняя сердечная недостаточность.
Зеленые или желтые мокроты
Это обычно знак того, что организм борется с инфекцией. Цвет происходит от лейкоцитов. Изменение происходит со степенью тяжести и продолжительности возможной болезни.
Зеленые или желтые мокроты обычно вызываются:
- Бронхитом: обычно начинается с сухого кашля и со временем с ясной или белой мокроты образуется зеленая или желтая.
- Пневмонией: это, как правило, осложнение другого дыхательного заболевания. Симптомы зависят от типа пневмонии. Кашель, лихорадка, озноб и одышка являются общими симптомами при всех видах пневмонии.
- Синуситом: также известен как синусовая инфекция. Этот вирус может вызвать другой вирус, аллергия или бактерии.
- Муковисцидозом: хроническое заболевание легких, когда в них скапливается слизь.
Коричневые мокроты
Коричневый цвет часто означает старую кровь. Такой цвет обычно вызывается:
- Бактериальной пневмонией.
- Бактериальным бронхитом: увеличивается риск развить хронический бронхит, если курите или часто вдыхаете разные испарения и другие раздражители.
- Муковисцидозом.
- Пневмокониозом: вдыхание различной пыли, например угля, асбеста и силикоза, может вызвать эту неизлечимую болезнь легких.
- Легочным абсцессом: это полость, заполненная гноем внутри легких. Обычно он окружен инфицированной и воспаленной тканью.
Белые мокроты
Белая мокрота обычно вызывается:
- Вирусным бронхитом;
- ГЭРБ: это хроническое состояние влияет на пищеварительную систему.
- ХОБЛ: это состояние приводит к сужению дыхательных путей, а легкие – к избытку слизи.
- Застойной сердечной недостаточностью: это происходит, когда сердце недостаточно перекачивает кровь в другие части тела. Жидкость накапливается в различных областях, приводя к отекам. Жидкость накапливается в легких и может привести к увеличению белой мокроты.
Черное мокроты
Черную мокроту еще называют меланоптизом. Появление черной мокроты может означать, что состоялся вдох большого количества чего-то черного, как угольная пыль. Это также может означать, что существует грибковая инфекция. Черная мокрота обычно вызывается:
- Курением: курение сигарет или других наркотиков может привести к появлению мокроты.
- Пневмокониозом.
- Грибковой инфекцией: черные дрожжи под названием Exophiala dermatitidis вызывают эту инфекцию. Они чаще поражают людей, страдающих муковисцидозом.
Прозрачные мокроты
Прозрачная мокрота обычно вызывается:
- Аллергическим ринитом: также называется назальной аллергией либо иногда сенной лихорадкой.
- Вирусным бронхитом: в некоторых случаях можно обнаружить, что мокрота прогрессирует до желтого или зеленого цвета.
- Вирусной пневмонией.
Кровянистые мокроты
Красная или розовая мокрота обычно вызывается:
- Пневмонией: эта инфекция легких может вызвать красную мокроту по мере прогрессирования, может сопровождаться ознобом, повышением температуры, болью в груди.
- Туберкулезом: основными симптомами являются кашель более трех недель, откашливание крови и красной мокроты, повышение температуры и ночная потливость.
- Застойной сердечной недостаточностью кроме розового или красного оттенка мокроты, вы можете почувствовать одышку.
- Легочной эмболией: это состояние угрожает жизни, а также может повлечь одышку и боли в груди.
- Раком легких: это состояние вызывает много респираторных симптомов: кашель красной мокротой или даже кровью.
Для определения причины врач может провести различные анализы, включая рентгенографию и анализ мокроты. Мокрота может быть проанализирована в лаборатории для определения ее содержания и для определения инфекции или рака. Тесты могут включать:
Культура мокроты: культура мокроты делается путем размещения образца мокроты в растущей среде (посуде с агаром) и поиском наличии роста. Это можно сделать для определения конкретного типа бактерий, вызывающих пневмонию.
Мокрота на определение туберкулеза: Для поиска туберкулеза может быть получена проба мокроты.
Цитология мокроты: В цитологии мокроты образец мокроты оценивают под микроскопом. Это можно сделать для поиска признаков туберкулеза или признаков раковых клеток. В свое время считалось, что цитология мокроты может обнаружить рак легких, но это не эффективный инструмент скрининга.
Некоторые условия, которые приводят к увеличению мокроты:
- хронический бронхит;
- бронхоэктазы;
- отек легких;
- застойная сердечная недостаточность;
- легочная эмболия;
- туберкулез;
- обструктивная болезнь легких;
- аллергия;
- муковисцидоз,
- пневмокониоз;
- грибковая инфекция.
Выделение мокроты является частью дыхательной системы. Однако это угрожает здоровью, если начинает влиять на нормальную повседневную жизнь. Стоит обратиться к семейному врачу, чтобы он установил правильный диагноз и начать лечение. Важно осознавать, что врачи не могут диагностировать конкретное заболевание, исходя из цвета мокроты. Нужны дополнительные анализы.
Можно пользоваться такими методами профилактики заболеваний легких:
Отказ от курения
Курение повреждает легкие и увеличивает риск для ряда заболеваний. Это происходит потому, что при сгорании материалов выделяются вредные вещества в легкие (токсины и канцерогены). Если все-таки курите – бросить никогда не поздно. Кроме того, держитесь подальше от постороннего дыма, остаточных табачных паров, прилегающих к стенам и мебели, которые вместе с загрязнителями в помещении образуют поражающие соединения. Почистите ковры. Покрасьте стены красками с низким содержанием ЛОС.
Ежедневная гигиена
Тщательно мойте руки с мылом и водой несколько раз в день, чтобы микробы не могли попасть в организм.
Защита
Чтобы помочь остановить распространение микробов, при кашле или чихании покройте рот и нос тканью или марлевой повязкой. Держитесь подальше от толпы во время пикового сезона простуды и гриппа, отдыхайте, питайтесь правильно и держите под контролем уровень стресса.
Очищение дома
Освежители воздуха, плесень, перхоть домашних животных и строительные материалы – это потенциальная проблема. Когда готовите, включите вентилятор и избегайте использования аэрозольных продуктов, таких как спрей для волос. Поменяйте свой воздушный фильтр. Плохая вентиляция, закрытые рабочие зоны и повышения тепла также являются виновниками болезней. Избегайте вдыхания токсичных паров от химических веществ, растворителей и красок. Носите защитные маски при работе с химическими веществами и сообщайте об опасных условиях труда.
Регулярное обследование
Обратитесь обязательно к врачу, если возникает одышка, боль при дыхании, головокружение, постоянный кашель, хрип, кашель при физической нагрузке, боли в дыхательных путях. Регулярно делайте флюорографию (максимум 1 раз в год).
Физическая активность
Ежедневно занимайтесь спортом или физической деятельностью в течение 30 минут, чтобы облегчить нагрузку на легкие и повысить эффективность транспортировки кислорода и обмена веществ. Люди с заболеваниями легких, такими как астма и ХОБЛ, должны уделять особое внимание уровню загрязнения воздуха.
причин, почему это может быть
Мокрота. Слизь. Мокрота. Это разные названия слизистого, скользкого вещества, которое вытекает, когда вы кашляете, чихаете или шмыгаете носом.
Этот мусор является защитным оружием вашего тела от инфекционных микробов и аллергенов, раздражающих ваши легкие или носовые пазухи. Цвет и текстура могут варьироваться в широких пределах: от прозрачных липких нитей до эластичных желтых мешков и толстых зеленых сгустков.
Коричневая мокрота встречается реже. Вот несколько причин, по которым вы можете его получить.
Это может быть признаком застарелой крови, хронического — продолжающегося — воспаления или дегтя, который рассыпается после того, как вы бросили курить.
ХОБЛ
Хроническая обструктивная болезнь легких возникает, когда легкие со временем настолько опухают, что воздух не может свободно течь. Обычно причиной является сигаретный дым. Вы можете кашлять, хрипеть и испытывать затруднения с дыханием. Если ваша слизь становится коричневой, желтой или зеленой, это может быть ранним признаком обострения. Он будет более липким и толстым, и его будет больше.
Лечение ХОБЛ включает лекарства, легочную реабилитацию, дополнительный кислород и хирургическое вмешательство для открытия заблокированных путей. В тяжелых случаях может потребоваться пересадка легкого.
Острый бронхит
Это когда воспаляется слизистая оболочка бронхов, дыхательные пути в легких. Вирусные инфекции — наиболее частая причина острого бронхита. Но это также может быть вызвано бактериями, раздражителями, такими как курение, аллергия или некоторыми химическими веществами.
Если он у вас есть, вы сначала заметите кашель.Это может быть сухость или выделение мокроты. Слизь может быть от прозрачной до мутной, коричневой, желтой или зеленой. Ваша грудь может ощущаться стесненной или болезненной. Другие признаки — жар, усталость, одышка, боль в горле и заложенный нос.
Бронхит обычно проходит сам по себе. Ваш врач может посоветовать способы разжижения слизи, чтобы облегчить кашель. Вы можете запустить испаритель, принять горячий душ или парить над паровой палаткой над горячей водой. Если ваши симптомы не проходят и ваш врач сильно подозревает бактериальную инфекцию, он может назначить антибиотик.
Бактериальная пневмония
Сухой кашель с выделением густой мокроты является одним из основных симптомов пневмонии. Слизь может быть желтого, зеленого, красного, коричневого или ржавого цвета. Иногда цвет может указывать на тип бактерий, вызвавших заболевание.
Пневмония начинается с опухоли ткани одного или обоих легких. Крошечные, похожие на виноградные грозди, воздушные мешочки на концах дыхательных трубок могут набухать и заполняться жидкостью. Вам понадобятся антибиотики для лечения бактериальной пневмонии.
Хроническая болезнь легких
Этот термин включает широкий спектр заболеваний легких, которые не проходят или не ухудшаются с течением времени. Они могут быть наследственными, быть вызванными окружающими факторами или начаться с такой привычки, как курение.
Две формы хронического заболевания легких, муковисцидоз (МВ) и бронхоэктазы, могут привести к откашливанию липкой темно-коричневой мокроты.
Муковисцидоз. Люди с МВ рождаются с дефектным геном, который делает их слизь очень густой и липкой.Вместо смазки мокрота забивает легкие и удерживает микробы, которые приводят к затяжным инфекциям. Взрослые с МВ часто могут откашливать слизь с оттенком крови. Это может произойти, если повторные инфекции раздражают небольшой кровеносный сосуд.
Продолжение
CF — пожизненное состояние. Лечение включает в себя методы очистки дыхательных путей и разрушения слизи, ингаляторы, антибиотики, ферментные добавки и целевые фитнес-программы, которые повышают энергию и помогают вашим легким работать лучше.
Бронхоэктазы. Это происходит, если дыхательные пути, соединяющие дыхательное горло с нижней частью легких, слишком широкие. Может накапливаться слизь, что повышает вероятность заражения легких. Бронхоэктазия может быть результатом таких состояний, как детский коклюш, пневмония, тяжелая астма и ХОБЛ. Основной симптом — слизь самых разных оттенков от белого до коричневого.
Поскольку бронхоэктазы — хроническое заболевание, возможно, вам придется продолжать принимать ингаляторы и другие лекарства, чтобы уменьшить отек.Антибиотики и вакцины от гриппа могут помочь предотвратить инфекции.
Грибок аллергии
Aspergillus — гриб, который широко встречается в почве, растениях и гниющей растительности. Если у вас аллергия, и вы вдохнете ее, это может вызвать воспаление легких. Вы можете хрипеть и откашливать слизь с коричневыми пятнами. У вас может подняться температура. Если у вас муковисцидоз или астма, у вас больше шансов заболеть этой аллергией. В таком случае врач назовет это аллергическим бронхолегочным аспергиллезом.
Ваш врач может назначить лекарства, которые помогают уменьшить воспаление, а также противогрибковые препараты.
Абсцесс легкого
Это болезненный карман гноя, обернутый воспаленной тканью. Это может произойти, если бактерии из вашего рта или горла, например, от болезней десен, попадут в ваши легкие. Если вы не можете откашляться, инфекция может проникнуть внутрь и образовать полость.
Ваши симптомы начнутся медленно. Вы можете чувствовать усталость, ночную потливость или лихорадку и откашливать мокроту с неприятным запахом, коричневую или кровавую мокроту. Чтобы вылечить, вам понадобится курс антибиотиков продолжительностью не менее нескольких недель.
Отказ от курения
В течение недели после последней выкуренной сигареты легкие начинают очищаться сами. Дым замедляет действие крошечных ресничек, которые выводят слизь из легких. Как только они начнут правильно выполнять свою работу, вы можете начать откашливать коричневую слизь из смолы, которую вы вдыхали со временем. Это может продолжаться несколько недель. Вы можете помочь избавиться от него быстрее, выпив много жидкости и включив увлажнитель или испаритель, чтобы увлажнить и разжижить мокроту.
Если кашель продолжается более месяца или вы видите кровь, обратитесь к врачу.
Цвета мокроты, анализы и условия
Мокрота или мокрота — это слизистое вещество, выделяемое клетками нижних дыхательных путей (бронхов и бронхиол) дыхательных путей. Он отличается от слюны, которая выделяется выше, во рту. Мокрота может быть любого цвета, включая прозрачную, белую, желтую, зеленую, розовую или красную, а также кровь с оттенком крови при различных заболеваниях. Помимо мертвых клеток, инородных частиц, попадающих в легкие, и иногда бактерий, мокроты. содержит лейкоциты и другие иммунные клетки, защищающие дыхательные пути от инфекций.Есть ряд заболеваний, которые приводят к увеличению выделения мокроты. Тесты для анализа мокроты, такие как цитологический анализ мокроты и посев мокроты, могут быть полезны при диагностике заболевания.
Что такое мокрота
Как отмечалось выше, мокрота содержит мертвые клетки и мусор из нижних дыхательных путей, но также играет роль в борьбе с инфекцией, улавливая бактерии и удерживая лейкоциты для борьбы с ними.
Мокрота против мокроты против слизи против слюны
Мокрота выделяется в дыхательные пути (бронхи и бронхиолы) дыхательных путей.Мокрота — это , а не , как слюна, вещество, выделяемое во рту для улучшения пищеварения. Термины мокрота и мокрота используются как синонимы.
Термин «слизь» иногда может использоваться вместо мокроты, но мокрота относится к той слизи , в частности, , секретируемой в дыхательных путях, тогда как слизь также может вырабатываться в желудочно-кишечном тракте, урологическом тракте и половых путях.
Источник мокроты
Мокрота или мокрота отхаркиваются из нижних дыхательных путей в дыхательных путях — бронхов, бронхиол и трахеи — а не из желез рта и горла.Он производится клетками, называемыми бокаловидными клетками, которые выстилают дыхательные пути.
Содержание
Мокрота состоит из секретов клеток, выстилающих дыхательные пути, мертвых клеток, инородных веществ, попадающих в легкие, таких как смола от сигарет и загрязнителей воздуха, а также лейкоцитов и других иммунных клеток. При инфекциях бактерии также могут присутствовать в мокроте. Кровь также может присутствовать в мокроте при раке легких, травме дыхательных путей, повреждении дыхательных путей и отеке легких.
Функция
Толщина мокроты служит для улавливания инородного материала, так что реснички в дыхательных путях могут выводить его из легких, перемещая его вверх через рот, где его можно проглотить или кашлять. Мокрота также содержит иммунные клетки, которые могут убивать или поглощать бактерии, так что они не могут оставаться в легких и вызывать инфекции.
Табачный дым приводит к тому, что реснички в дыхательных путях становятся менее подвижными (парализуются). Когда это происходит, мокрота не перемещается ресничками вверх по направлению ко рту и может накапливаться в дыхательных путях.
Что означает цвет мокроты
Мокрота может быть разного цвета и разной консистенции, что может помочь в определении определенных состояний. Например:
- Чистая мокрота: Чистая мокрота обычно нормальная, хотя ее количество может быть увеличено при некоторых заболеваниях легких.
- Белая или серая мокрота: Белая или сероватая мокрота также может быть нормальной, но может присутствовать в повышенном количестве при некоторых заболеваниях легких или предшествовать другим изменениям цвета, связанным с другими состояниями.
- Темно-желтая / зеленая мокрота: Тип лейкоцитов, известный как нейтрофилы, имеет зеленый цвет. Эти типы лейкоцитов привлекаются к месту бактериальных инфекций, поэтому бактериальные инфекции нижних дыхательных путей, такие как пневмония, могут приводить к образованию зеленой мокроты. желто-зеленая мокрота также характерна для муковисцидоза.
- Коричневая мокрота: Коричневая мокрота из-за присутствия дегтя иногда обнаруживается у курящих людей.Мокрота также может быть коричневой или черной из-за наличия застарелой крови. Коричневая мокрота также часто встречается при «заболевании черных легких». Эти заболевания, называемые пневмокониозами, возникают при вдыхании в легкие таких веществ, как уголь.
- Розовая мокрота: Розовая, особенно пенистая розовая мокрота может быть результатом отека легких — состояния, при котором жидкость и небольшое количество крови просачиваются из капилляров в альвеолы легких. Отек легких часто бывает осложнением застойной сердечной недостаточности.Розовая или кровянистая мокрота обычно вызывается туберкулезом во всем мире.
- Кровянистая мокрота: Кровянистая мокрота, даже просто следы мокроты с оттенком крови, всегда следует оценивать . Кашель с кровью (кровохарканье) может быть серьезным заболеванием и является первым признаком рака легких у 7–35 процентов людей. Кровавая мокрота также может возникать при тромбоэмболии легочной артерии — состоянии, при котором сгусток крови в ноге отрывается. и едет в легкие. Даже от 1 до 2 чайных ложек откашливающейся крови считается неотложной медицинской помощью, а откашливание четверти стакана крови считается массивным кровохарканьем и имеет плохой прогноз.
Увеличение производства
Иллюстрация Синди Чанг, VerywellНекоторые состояния, которые приводят к увеличению выделения мокроты, включают:
- Хронический бронхит: хронический бронхит приводит к увеличению количества мокроты, и фактически критерии диагностики хронического бронхита включают ежедневный кашель с выделением мокроты
- Бронхоэктазия: это форма хронической обструктивной болезни легких (ХОБЛ), часто вызываемой хроническими респираторными инфекциями в детстве.
- Отек легких
- Избыточное производство мокроты также может быть вызвано курением и воздействием загрязненного воздуха
Тесты для оценки мокроты
Мокрота может быть проанализирована в лаборатории, чтобы определить ее содержание, чтобы оценить инфекции или найти рак. Тесты могут включать:
- Посев мокроты: Посев мокроты проводится путем помещения образца мокроты в среду для выращивания (чашку с агаром) и проверки наличия роста. Это может быть сделано для определения конкретного типа бактерий, вызывающих пневмонию.После определения бактериального штамма лаборатория может провести дополнительные тесты, чтобы выяснить, какой антибиотик наиболее эффективен против этих бактерий (тестирование чувствительности).
- Мокрота на туберкулез: Образец мокроты может быть получен для поиска туберкулеза, хотя часто требуется несколько образцов, чтобы найти тот, который является диагностическим.
- Цитология мокроты: При цитологии мокроты образец мокроты исследуется под микроскопом. Это можно сделать для поиска признаков туберкулеза или признаков раковых клеток.Одно время считалось, что цитология мокроты может служить средством выявления рака легких, но это не эффективный инструмент, однако, если раковые клетки обнаружены, это может быть диагностикой рака легких. Затем необходимо будет провести дальнейшие тесты, чтобы определить местонахождение рака.
Получение образца мокроты (вместо слизи) может быть довольно сложной задачей, поскольку требует от человека откашливания мокроты из глубины легких.
Снижение производства
Есть несколько способов уменьшить выделение мокроты, но наиболее важным шагом является диагностика и лечение основной причины.При загрязнении воздуха и курении основной причиной является попытка организма избавиться от посторонних предметов, а чрезмерное выделение мокроты — нормальная реакция. В этом случае удаление источника — лучший подход. Лекарства, которые могут помочь уменьшить мокроту, включают аэрозольные препараты и отхаркивающие средства. В некоторых ситуациях могут быть эффективны такие процедуры, как постуральный дренаж.
Часто задаваемые вопросы
Что означает зеленая мокрота?
Зеленая мокрота — возможный признак бактериальной инфекции.Откашливание обесцвеченной мокроты может вызывать беспокойство, но цвет на самом деле показывает, что ваше тело борется с инфекцией. Однако, если ваши симптомы ухудшатся или не улучшатся, вам могут потребоваться антибиотики, чтобы избавиться от инфекции.
Как избавиться от слизи в горле?
Сначала возьмите под контроль основные условия. Лечите аллергию, простуду или синусит. Если избыток слизи по-прежнему является проблемой, пейте больше воды, используйте увлажнитель, замените фильтры в системах отопления и охлаждения воздуха и используйте солевые спреи для полоскания носовых ходов.
Как выглядит мокрота от ХОБЛ?
Мокрота более густая, чем обычно, часто встречается при ХОБЛ. Однако цвет и внешний вид могут отличаться от человека к человеку. Он может быть белым и пенистым или быть похожим на слизь, мутным и зеленоватым, что может указывать на бактериальную инфекцию.
Слово Verywell
Мокрота — это вещество, вырабатываемое дыхательными путями, которое содержит комбинацию клеток, инородных тел и белых кровяных телец. Цвет, консистенция и количество мокроты могут иметь важное значение при диагностике ряда различных заболеваний.Визуализация мокроты также может помочь в диагностике таких состояний, как туберкулез и даже рак легких. Хотя повышенное количество мокроты может очень раздражать, часто это попытка организма избавиться от материала (такого как смола и другие инородные тела), которые в противном случае могли бы застрять в дыхательных путях и повредить их.
Таблица цветов мокроты: что ваша слизь говорит о вашем здоровье
По мере приближения ледяной погоды многие начинают кашлять и шлепать, борясь с зимними простудными заболеваниями и гриппом.
Хотя для большинства людей отхаркивание слизи является частью холодного времени года, окрашенная мокрота может быть признаком чего-то более зловещего.
Слизь от зеленого и желтого до красного и даже черного цвета может сигнализировать обо всем, от пневмонии, туберкулеза и, в тяжелых случаях, рака легких.
Ниже MailOnline разбирает разные цвета слизи и их значение для вашего здоровья.
Зеленая мокрота часто является признаком простуды или гриппа, в то время как прозрачная мокрота обычно означает, что человек здоров, но также может выделяться избыток мокроты, если он страдает сенной лихорадкой.Черная слизь может образовываться в результате грибковой инфекции, а коричневая — в результате пневмонии. Белый цвет может сигнализировать о бронхите, а красный — о туберкулезе или даже о застойной сердечной недостаточности.
Мокрота — это тип слизи, вырабатываемой в грудной клетке, которую мы производим каждый день, чтобы избавиться от раздражения в горле и сохранить влажность дыхательных путей.
Однако только когда большинство из них заболевает, они даже замечают, что кашляют.
Хотя зеленовато-желтый оттенок мокроты во время простуды обычно проходит в течение нескольких недель, он может быть признаком чего-то более серьезного, если сопровождается болью в груди или одышкой.
Зеленый или желтый
Зеленовато-желтая мокрота обычно является признаком того, что ваш организм борется с инфекцией, например с простудой.
Эта слизь, также известная как мокрота, обычно сначала желтого цвета, а затем постепенно становится зеленой.
Однако более серьезные инфекции, такие как бронхит и синусит, также могут вызывать образование мокроты аналогичного оттенка.
Заболевания легких, такие как хроническая обструктивная болезнь легких, которые вызывают затрудненное дыхание, также могут быть виноваты.
«Если у вас ХОБЛ, велика вероятность, что у вас есть бактериальные инфекции, потому что у людей с ХОБЛ гораздо больше шансов иметь бактерии, живущие в их легких, и это может означать, что вам нужны антибиотики», — сказала врач-терапевт Сара Джарвис. Солнце.
Больные пневмонией и кистозным фиброзом также часто выделяют слизь от желтого и зеленого до коричневого и красного цвета.
Коричневый
Коричневая мокрота, которая выглядит «ржавой», часто является признаком застарелой крови в слизи.
Это может произойти после выделения мокроты красного или розового цвета.
Коричневая мокрота не только является признаком бактериальной пневмонии, но также может быть следствием хронического бронхита, которым часто страдают курильщики, и муковисцидоза.
Вдыхание опасных веществ, таких как асбест, также может вызвать неизлечимое заболевание легких, которое приводит к образованию коричневой мокроты.
В тяжелых случаях коричневая слизь может даже быть признаком абсцесса легкого, который представляет собой болезненное скопление гноя, обычно вызываемое бактериальной инфекцией.
Какой бы ни была причина, коричневая мокрота всегда должна побуждать к визиту к терапевту, особенно если она сопровождается продолжительным кашлем.
Белая
Белая мокрота может быть признаком вирусного бронхита и может переходить в желто-зеленую слизь.
Гастрорефлюкс также может вызывать откашливание густой белой мокроты.
Как и ХОБЛ, при которой дыхательные пути сужаются, а легкие вырабатывают ненормальное количество слизи.
Еще одна причина — застойная сердечная недостаточность, которая возникает, когда сердце постепенно теряет способность перекачивать кровь по телу.
Это вызывает скопление жидкости в различных областях, которые могут кашлять в виде белой мокроты.
Черный
Черная мокрота часто является признаком вдыхания чего-то вроде пыли, что традиционно поражало шахтеров.
Однако он также может сигнализировать о чем-то более зловещем, например о редкой грибковой инфекции Exophiala dermatitidis, которая может возникать как осложнение муковисцидоза.
Курение сигарет и крэка также связано с образованием черной слизи.
Clear
Прозрачная мокрота помогает поддерживать влажность дыхательной системы и обычно является признаком здоровья вашего тела.
Однако аллергия, такая как сенная лихорадка, может усилить ее, поэтому ее выработка становится заметной.
Вирусные инфекции, такие как бронхит и пневмония, также часто начинаются с чрезмерного выделения прозрачной слизи до того, как мокрота станет желтой или окрашенной в зеленый цвет.
Производство прозрачной слизи также естественным образом увеличивается в зимние месяцы, чтобы помочь согреть холодный воздух, чтобы он менее вреден для легких.
Красный или розовый
Красная или розовая мокрота, вероятно, вызвана кровью и может быть признаком запущенной инфекции легких, такой как пневмония или туберкулез.
Застойная сердечная недостаточность и тромбоэмболия легочной артерии — закупорка артерий в легких — также могут быть виноваты.
В тяжелых случаях мокрота с красным оттенком или даже кашель с кровью могут быть признаком рака легких.
Помимо вышеуказанного, вам также следует обратиться к терапевту, если вы кашляете более трех недель или испытываете боль в груди, необъяснимую потерю веса или затрудненное дыхание.
Цвета, текстуры и уход за домом
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Мокрота — это тип слизи, которая вырабатывается в легких и близлежащих дыхательных путях нижних дыхательных путей. Этот вид слизи играет решающую роль в предотвращении попадания микробов и материалов в дыхательные пути и легкие и потенциально вызывает инфекцию.
Другие части тела, включая верхние дыхательные пути (нос, рот и горло) и желудочно-кишечный тракт (кишечник), также выделяют слизь.
Обычно слизь прозрачная, жидкая и совсем не заметна. Когда кто-то заболевает простудой или инфекцией, слизь может загустеть и изменить цвет.
В этой статье мы рассмотрим различные цвета слизи или мокроты и их значение для здоровья человека. Мы также исследуем различные текстуры мокроты и объясняем, что может сделать человек, если его мокрота изменится.
Поделиться на Pinterest Цвет мокроты может указывать на здоровье дыхательной системы.Цвет мокроты может дать много информации о том, что происходит с легкими и другими органами дыхательной системы.
Прозрачная
Прозрачная слизь — это нормально. Он состоит из воды, солей, антител и других клеток иммунной системы. После того, как он вырабатывается в дыхательных путях, большая его часть спускается по задней стенке глотки и проглатывается.
Коричневый
Коричневая мокрота может указывать на возможное кровотечение, и если да, то скорее всего, это вызвано кровотечением, которое произошло некоторое время назад.Ярко-красная или розовая мокрота означает, что кровотечение произошло недавно.
Черная слизь может указывать на наличие грибковой инфекции. Тем, у кого есть черная мокрота, следует немедленно обратиться к врачу, особенно если у них ослабленная иммунная система.
Белая
Белая слизь сигнализирует о заложенности носа. Когда носовая полость переполнена, ткани опухают и воспаляются, что замедляет прохождение слизи через дыхательные пути. Когда это происходит, слизь становится более густой, мутной или белой.
Желтый
Желтая слизь указывает на то, что иммунные клетки начинают работать в месте инфекции или другого типа воспалительного поражения.
Лейкоциты — это клетки иммунной системы, которые отвечают за борьбу с микробами. По мере того как они продолжают бороться с инфекцией, слизь улавливает их, придавая ей желтоватый оттенок.
Зеленый
Зеленая мокрота указывает на широко распространенный и устойчивый иммунный ответ. Лейкоциты, микробы и другие клетки и белки, образующиеся во время иммунного ответа, придают мокроте зеленый цвет.
Хотя мокрота такого цвета может указывать на инфекцию, антибиотики не всегда нужны. Большинство инфекций, которые приводят к зеленой мокроте, являются вирусными и обычно проходят без лечения в течение нескольких недель.
Использование антибиотиков, когда они не нужны, может быть вредным, поскольку бактерии могут создавать резистентность. Если зеленая мокрота сопровождается затруднением дыхания, болью в груди или кровохарканьем, срочно обратитесь к врачу.
Красный
Красная мокрота сигнализирует о наличии крови.Кровь в мокроте может быть вызвана множеством причин. Даже простой кашель, например, при респираторной инфекции, иногда может привести к разрыву мелких кровеносных сосудов в легких или дыхательных путях и кровотечению.
В других ситуациях кровь в слизи может указывать на наличие серьезного заболевания.
Поделиться на Pinterest Кашель или чихание помогают организму избавляться от посторонних или вредных предметов. Здоровая мокрота обычно имеет водянистую консистенцию.Мокрота также может принимать различные текстуры, от водянистой до густой и липкой.Жидкая водянистая слизь обычно нормальная и указывает на здоровые дыхательные пути.
Во время инфекции иммунные клетки, микробы и мусор накапливаются в мокроте, делая ее более густой, липкой и мутной.
Кашель и чихание помогают организму выводить излишки слизи или мокроты, а также другие предметы, не попадающие в дыхательные пути.
Болезнь или инфекция — не единственные факторы, вызывающие уплотнение слизи. Обезвоживание или даже сон могут привести к тому, что слизь будет двигаться медленнее и станет гуще, чем обычно.
Пенистая мокрота — это пенистая слизь с пузырьками. Беловато-серая пенистая слизь может быть признаком хронической обструктивной болезни легких (ХОБЛ), о чем следует сообщить врачу, особенно если это новый симптом.
Розовая пенистая мокрота может означать, что у кого-то наблюдается тяжелая левосторонняя сердечная недостаточность, особенно в сочетании с любым из следующих симптомов:
- одышка
- потливость
- боль в груди
Любой, кто испытывает эти симптомы, должен немедленно отправляйтесь в местное отделение неотложной помощи.
Важно понимать, что врачи не могут диагностировать конкретное заболевание или состояние на основе цвета мокроты человека.
Наличие зеленой, желтой или утолщенной мокроты не всегда указывает на наличие инфекции. Кроме того, если присутствует инфекция, цвет мокроты не определяет, вызвал ли ее вирус, бактерия или другой патоген. Простая аллергия также может вызвать изменение цвета слизи.
Антибиотики не всегда устраняют зеленую слизь.
Людям, у которых белая, желтая или зеленая слизь присутствует в течение более нескольких дней или которые испытывают другие симптомы, такие как лихорадка, озноб, кашель или боль в носовых пазухах, следует посетить своего врача. Однако, вероятно, лучше подождать несколько дней, чтобы попытаться вылечить симптомы дома, прежде чем записываться на прием.
Лицам, у которых образуется новая или повышенная красная, коричневая, черная или пенистая мокрота, следует немедленно обратиться к врачу и записаться на прием. Эти симптомы могут быть признаками более серьезного заболевания, требующего немедленного лечения.Масло перечной мяты можно разбавить и нанести в виде растираний на грудь, что может облегчить кашель и помочь расслабиться.
Белая, желтая или зеленая мокрота обычно лечится дома.
Люди должны стараться как можно больше отдыхать и избегать обезвоживания. Обезвоживание может усилить густую мокроту, затрудняя откашливание.
Некоторые люди могут обнаружить, что легкая ходьба помогает им откашлять лишнюю мокроту.
Некоторые другие меры, которые можно попробовать дома, включают следующее:
Увлажнитель
Использование увлажнителя может помочь увлажнить воздух, что облегчит дыхание, облегчит кашель и освободит мокроту, застрявшую в помещении. грудь.
Масло эвкалипта или мяты перечной
Эфирные масла эвкалипта или мяты перечной являются активными ингредиентами, содержащимися во многих безрецептурных средствах для растирания грудной клетки.
При втирании в грудь эти масла могут помочь расслабиться, улучшить дыхание и сделать кашель более продуктивным, чтобы вывести мокроту.
Если вы используете эфирное масло напрямую, разбавьте его небольшим количеством кокосового или миндального масла перед нанесением на грудь. Неразбавленные масла иногда могут быть немного интенсивными или болезненными при нанесении непосредственно на кожу.
Некоторые люди считают, что втирание масла в подошвы ног и надевание толстых носков также может быть эффективным.
Если вы хотите купить эфирные масла эвкалипта или мяты, в Интернете есть отличный выбор с тысячами отзывов покупателей.
Отхаркивающие средства
Отхаркивающие средства, отпускаемые без рецепта, такие как гвайфенезин, помогают разжижать слизь, облегчая откашливание.
Отхаркивающие средства доступны как для детей, так и для взрослых в местной аптеке.Важно прочитать инструкции и принимать лекарство точно в соответствии с инструкциями.
В большинстве случаев меры по уходу на дому являются безопасным и эффективным способом борьбы с аномальной мокротой.
Важно вызвать врача, если мокрота не улучшится через несколько дней. Для лечения основной бактериальной инфекции может потребоваться антибиотик.
Любой человек с розовой, красной, коричневой, черной или пенистой слизью должен обратиться к своему врачу или обратиться в местное отделение неотложной помощи для обследования.
Кашель с кровью (кровь в мокроте)
Кашель с кровью может вызывать тревогу, но обычно не является признаком серьезной проблемы, если вы молоды и в остальном здоровы. Это больше повод для беспокойства у пожилых людей, особенно у курящих.
Медицинский термин для обозначения кашля с кровью — кровохарканье.
Вы можете откашливать небольшое количество ярко-красной крови или пенистой мокроты с прожилками крови (мокроты). Кровь обычно поступает из легких и часто возникает в результате длительного кашля или инфекции грудной клетки.
Если кровь темная и содержит кусочки пищи или что-то похожее на кофейную гущу, это может быть из вашей пищеварительной системы. Это более серьезная проблема, и вам следует немедленно лечь в больницу. Подробнее о рвоте с кровью.
Что делать, если вы кашляете кровью
Как можно скорее позвоните своему терапевту, если вы кашляете кровью, даже если это всего лишь несколько пятен или пятнышек.
Ваш терапевт проверит, есть ли у вас серьезное заболевание, требующее обследования и лечения.
Позвоните в NHS 111 или в местную службу в нерабочее время, если вы не можете поговорить со своим терапевтом.
Позвоните в службу 999, чтобы вызвать скорую помощь, или обратитесь в ближайшее отделение неотложной и неотложной помощи (A&E) , если вы кашляете с большим количеством крови или испытываете затруднения при дыхании.
Тесты, которые могут потребоваться
Ваш терапевт может решить направить вас к специалисту в вашей местной больнице для рентгена грудной клетки или более подробного сканирования, такого как компьютерная томография (КТ).
Вас могут попросить сдать образец мокроты для проверки на наличие инфекции. Также могут потребоваться другие анализы, такие как анализы крови.
В некоторых случаях могут потребоваться дополнительные анализы, чтобы выяснить, откуда берется кровь. Например, вас могут направить к специалисту, который может решить организовать тест, называемый бронхоскопией (при котором основные дыхательные пути ваших легких исследуются с помощью трубки с камерой на одном конце).
Эта страница поможет вам лучше понять, в чем может быть причина, но не используйте ее для самостоятельной диагностики.Всегда оставляйте это врачу.
Частые причины кашля с кровью
Наиболее частыми причинами кашля с кровью являются:
- длительный сильный кашель
- инфекция грудной клетки — это более вероятно, если ваша мокрота обесцвечена или содержит гной, у вас жар , или у вас ощущение стеснения в груди
- бронхоэктаз — это более вероятно, если у вас также хрипы или одышка
Иногда сильное носовое кровотечение или кровотечение изо рта или горла может вызвать кровотечение из вашего слюна при кашле.
Менее распространенные причины кашля с кровью
Реже кашель с кровью может быть результатом:
- тромбоэмболии легочной артерии (сгусток крови в легких) — обычно это вызывает внезапную одышку и боль в груди
- отек легких (жидкость в легких) — ваша мокрота будет розовой и пенистой, и это обычно происходит у людей с уже существующими проблемами с сердцем
- рак легких — это более вероятно, если вам больше 40 лет и вы курите
- туберкулез (ТБ) — тяжелая легочная инфекция, связанная с жаром и потоотделением; это становится все более распространенным в Великобритании, но можно лечить пролонгированными антибиотиками
- рак горла или дыхательного горла
- прием антикоагулянтов — лекарств, которые помогают остановить свертывание крови, таких как варфарин, ривароксабан или дабигатран
Иногда, не может быть найдено никакой причины, и это никогда не повторится
Последняя проверка страницы: 6 августа 2018 г.
Срок следующего рассмотрения: 6 августа 2021 г.
Что это говорит о вашем здоровье
Это снова примерно то время года — то, в которое сопли, кажется, проявляются более заметно, чем в другие сезоны. (И да, эта статья будет такой же сексуальной, как кажется!)
Говоря более формально, мы говорим здесь о слизи. Нина Шапиро, доктор медицинских наук, автор книги Hype: A Doctor’s Guide to Medical Myths, Exagentated Claims, and Bad Advice и профессор хирургии головы и шеи в Калифорнийском университете в Лос-Анджелесе, описывает это вещество как «скользкий материал, производимый слизистыми железами, выстилающими слизистую оболочку. весь дыхательный тракт, включая нос, среднее ухо, носовые пазухи, горло, трахею и легкие.«Хотя на самом деле ни у кого нет положительных ассоциаций с мокротой, на самом деле это полезное вещество, которое поддерживает влажность тканей и помогает избавиться от бактерий, вирусов, пыли, загрязнителей и аллергенов», — говорит она.
В большинстве случаев эти функции выполняются незаметно. Возможно, вам придется время от времени очищать его — используя салфетку, а не палец, потому что взрослый — , но в остальном он не привлекает к себе особого внимания. До тех пор, пока это не произойдет, как когда сезон простуды и гриппа достигнет максимума.Изменение цвета или консистенции — это способ слизи сказать вам обратить внимание и, возможно, принять соответствующие меры.
Продолжайте читать, чтобы узнать, что вам говорят ваши сопли.
Фото: Getty Images / Sidekick
Прозрачный
Итак, ваша слизь должна быть очищена большую часть времени. Однако доктор Шапиро говорит, что когда он становится видимым (читай: капельным), это может быть признаком аллергии или легкой простуды. Иногда, по ее словам, это происходит даже из-за того, что вы находитесь вне стихии.«У многих людей текут из носа с прозрачной слизью, когда они находятся на улице на морозе», — говорит она. «В таких случаях это не признак болезни». Раздражает, но НБД.
Желтый
С другой стороны, желтая слизь может сигнализировать о простуде. «Если утром он желтый и становится прозрачным [в течение дня], это, вероятно, легкая простуда», — говорит доктор Шапиро. В этом случае она рекомендует использовать для орошения нос солевым раствором или спреем, а также спать с увлажнителем воздуха на ночь.
Похожие истории
Однако вам следует дважды подумать, покупая в аптеке лекарства от простуды.«Пероральные, безрецептурные противозастойные средства для носа могут быть несовместимы с любым типом слизи — они могут вызвать заложенность, но часто имеют побочные эффекты, такие как сгущение слизи, нервозность, сонливость или проблемы с кровяным давлением, — добавляет доктор. При их использовании она советует посоветоваться с врачом, особенно если вы принимаете другие рецепты. (Включая травяные или гомеопатические средства.)
Еще одна причина, по которой стоит обратиться к вашему доктору медицины? В некоторых случаях, говорит доктор Шапиро, густая желтая слизь может быть признаком бактериальной инфекции или более серьезной вирусной инфекции.«Это должно происходить на фоне других симптомов, таких как лихорадка, глубокий кашель, мышечные боли, лицевые или головные боли», — объясняет она.
Зеленый
ИМО, зеленый — худший цвет из всех. Почему? «Если слизь зеленого цвета и у вас также есть другие симптомы, такие как лихорадка, кашель, ломота в теле или головные боли, это может быть признаком инфекции носовых пазух», — говорит доктор Шапиро.
Если это ваша сделка, она рекомендует назальный физиологический раствор, отдых и использование увлажнителя воздуха. «Возможно, сейчас самое время позвонить своему врачу, чтобы узнать, может ли вам понадобиться антибиотик», — добавляет она.«Иногда врач берет образец слизи для посева, чтобы увидеть, есть ли бактерии, требующие лечения антибиотиками».
Красный
Если у вас красные сопли, доктор Шапиро советует не волноваться, даже если это может быть признаком крови в слизи. Она говорит мне, что, когда вы много сморкаетесь, слизистая оболочка может образовывать небольшие струпья, которые превращают слизь в темно-красный цвет или вызывают появление ярких полос свежей крови. «Если у вас действительно идет кровь из носа, вы, вероятно, довольно сильно сморкались… так что успокойтесь», — говорит она.
Те из вас, кто, как и я, были предрасположены к острым носовым кровотечениям — например, потокам крови, идущим из носа, а не кровянистой слизи — будучи * супер крутым * ребенком, могут быть удивлены протоколом доктора Шапиро. (Я все делала неправильно!) «При сильном кровотечении из носа зажмите ноздри, сядьте прямо и пожуйте кусочки льда», — говорит она. «Безрецептурные назальные деконгестанты и вазоконстрикторы, такие как оксиметазолин и неосинефрин, могут помочь лечить или предотвращать как кровотечение из носа, так и заложенность носа, но сначала проконсультируйтесь с врачом.«Такие лекарства, по ее словам, не следует применять более двух дней за раз. «Если вы используете их в течение длительного времени, они могут вызвать зависимость и эффект отдачи, что сделает вас еще более упрямым», — объясняет она.
Во-первых, чтобы предотвратить образование корки, у доктора Шапиро есть уловка. «Немного мази в носу — лучше всего на водной основе, такой как Аквафор — может помочь», — говорит она.
Коричневый
Коричневая слизь, говорит доктор Шапиро, может быть признаком застарелой крови или бактериальной инфекции, что является признаком того, что вам следует обратиться к врачу.
Есть дети? Если они имеют коричневую (или зеленую или желтую) слизь, идущую с одной стороны носа, это может быть признаком того, что там застрял посторонний предмет. «Обычно они отказываются что-то туда класть, но педиатр должен хорошенько осмотреться», — объясняет врач. «Болезни обычно поражают обе стороны носа, поэтому, если явно только одна сторона, их необходимо проверить».
Темный (любого цвета) с симптомами
Желтый, коричневый, зеленый, красный — в данном случае не имеет значения.Если он темный и сопровождается другими симптомами, такими как лихорадка, кашель, головная или лицевая боль, доктор Шапиро советует посетить врача.
Водянистый
Тонкая водянистая слизь обычно является признаком аллергии, легкой простуды или просто пребывания на улице при низких температурах. «Это способ организма фильтровать то, что мы вдыхаем, — говорит доктор Шапиро. Однако, если из вашего носа капает «как из неплотного крана», и он «тонок, как вода», у вас может быть утечка спинномозговой жидкости. Это очень редко, подчеркивает она, и обычно наблюдается после операции на носовых пазухах.В этом случае протечка обычно с одной стороны. Она рекомендует — как вы уже догадались — в таком случае позвонить врачу.
Если вы любите играть в детектива, вам повезло. Вот то, что ваши менструальные кровь, фекалии и ногти также могут рассказать вам о вашем здоровье.
Пневмония | NHS inform
Пневмония — это отек (воспаление) ткани одного или обоих легких. Обычно это вызвано бактериальной инфекцией.
На концах дыхательных трубок в легких находятся скопления крошечных воздушных мешочков.Если у вас пневмония, эти крошечные мешочки воспаляются и наполняются жидкостью.
Симптомы пневмонии
Симптомы пневмонии могут развиваться внезапно в течение 24–48 часов или могут проявляться медленнее в течение нескольких дней.
Общие симптомы пневмонии включают:
- кашель, который может быть сухим или выделять густую желтую, зеленую, коричневую или окровавленную слизь (мокроту)
- затрудненное дыхание — ваше дыхание может быть частым и поверхностным, и вы можете почувствовать одышку даже в состоянии покоя
- учащенное сердцебиение
- лихорадка
- самочувствие в целом плохое
- потливость и дрожь
- потеря аппетита
- Боль в груди, усиливающаяся при дыхании или кашле
Менее распространенные симптомы включают:
- кровохарканье (кровохарканье)
- головные боли
- усталость
- тошнота или рвота
- хрипы
- Боль в суставах и мышцах
- чувство замешательства и дезориентации, особенно у пожилых людей
Когда обращаться к GP
Обратитесь к терапевту, если вы плохо себя чувствуете и у вас есть типичные симптомы пневмонии.
Обратитесь за неотложной медицинской помощью, если вы испытываете серьезные симптомы, такие как учащенное дыхание, боль в груди или спутанность сознания.
Кто пострадал?
В Великобритании пневмонией ежегодно страдает около 8 из 1000 взрослых. Более широко распространен осенью и зимой.
Пневмония может поражать людей любого возраста, но чаще — и может быть более серьезной — у определенных групп людей, таких как очень молодые или пожилые.
Люди из этих групп с большей вероятностью будут нуждаться в стационарном лечении, если у них разовьется пневмония.
Что вызывает пневмонию?
Пневмония обычно возникает в результате пневмококковой инфекции, вызванной бактериями Streptococcus pneumoniae.
Многие различные типы бактерий, включая Haemophilus influenzae и Staphylococcus aureus, также могут вызывать пневмонию, а также вирусы и, реже, грибки.
Помимо бактериальной пневмонии, к другим типам относятся:
- вирусная пневмония — чаще всего вызывается респираторно-синцитиальным вирусом (RSV) и иногда гриппом типа A или B; вирусы — частая причина пневмонии у детей раннего возраста
- аспирационная пневмония — вызванная вдыханием рвоты, постороннего предмета, такого как арахис, или вредного вещества, такого как дым или химическое вещество
- грибковая пневмония — редко встречается в Великобритании и чаще поражает людей с ослабленной иммунной системой
- внутрибольничная пневмония — пневмония, развивающаяся в больнице во время лечения другого заболевания или операции; люди, находящиеся в отделении интенсивной терапии на дыхательных аппаратах, особенно подвержены риску развития связанной с вентилятором пневмонии
Группы риска
Следующие группы имеют повышенный риск развития пневмонии:
- младенцы и очень маленькие дети
- пожилых людей
- курящих
- человек с другими заболеваниями, такими как астма, муковисцидоз или заболевание сердца, почек или печени
- человек с ослабленной иммунной системой — например, в результате недавнего заболевания, такого как грипп, ВИЧ или СПИД, проходящих химиотерапию или принимающих лекарства после трансплантации органов
Диагностика пневмонии
Ваш терапевт может диагностировать пневмонию, спросив о ваших симптомах и осмотрев вашу грудную клетку.В некоторых случаях могут потребоваться дополнительные тесты.
Пневмонию трудно диагностировать, поскольку она имеет много общих симптомов с другими заболеваниями, такими как простуда, бронхит и астма.
Чтобы помочь поставить диагноз, ваш терапевт может спросить вас:
- чувствуете ли вы одышку или дышите быстрее обычного
- как долго вы кашляете, кашляете ли вы слизью и какого она цвета
- , если боль в груди усиливается при вдохе или выдохе
Ваш терапевт может также измерить вашу температуру и послушать вашу грудь и спину с помощью стетоскопа, чтобы проверить, нет ли каких-либо потрескивающих или дребезжащих звуков.
Они также могут слушать вашу грудь, постукивая по ней. Легкие, наполненные жидкостью, издают звук, отличный от звука нормальных здоровых легких.
Если у вас легкая пневмония, вам, вероятно, не потребуется делать рентген грудной клетки или другие анализы.
Вам может потребоваться рентген грудной клетки или другие тесты, такие как анализ мокроты (слизи) или анализы крови, если ваши симптомы не улучшились в течение 48 часов после начала лечения.
Лечение пневмонии
Легкую пневмонию обычно можно лечить дома:
- много отдыхать
- прием антибиотиков
- обильное питье
Если у вас нет других проблем со здоровьем, вы должны хорошо отреагировать на лечение и вскоре выздороветь, хотя кашель может длиться некоторое время.
Поскольку пневмония обычно не передается от одного человека к другому, безопасно находиться рядом с другими людьми, включая членов семьи.
Однако людям с ослабленной иммунной системой следует избегать тесного контакта с человеком, больным пневмонией, до тех пор, пока им не станет лучше.
Для групп риска пневмония может быть тяжелой, и может потребоваться лечение в больнице.
Это потому, что это может привести к серьезным осложнениям, которые в некоторых случаях могут быть фатальными, в зависимости от здоровья и возраста человека.
Подробнее о лечении пневмонии.
Осложнения пневмонии
Осложнения пневмонии чаще встречаются у маленьких детей, пожилых людей и людей с уже существующими заболеваниями, такими как диабет.
Возможные осложнения пневмонии включают:
- плеврит — воспаление тонкой оболочки между легкими и грудной клеткой (плеврой), что может привести к дыхательной недостаточности
- абсцесс легкого — редкое осложнение, которое чаще всего встречается у людей с уже существующим серьезным заболеванием или у людей, злоупотребляющих алкоголем в анамнезе
- заражение крови (сепсис) — тоже редкое, но серьезное осложнение
Вы будете госпитализированы для лечения, если у вас разовьется одно из этих осложнений.
Профилактика пневмонии
Хотя в большинстве случаев пневмония носит бактериальный характер и не передается от человека к человеку, соблюдение норм гигиены поможет предотвратить распространение микробов.
Например:
- прикрывайте рот и нос носовым платком или салфеткой, когда кашляете или чихаете
- Немедленно выбрасывайте использованные салфетки — микробы могут жить в течение нескольких часов после того, как покинут ваш нос или рот
- регулярно мойте руки, чтобы избежать передачи микробов другим людям или объектам
Здоровый образ жизни также может помочь предотвратить пневмонию.