Что такое метаболический синдром
Что такое метаболический синдром?
Для метаболического синдрома характерно висцеральное (внутреннее) ожирение в сочетании с различными нарушениями. Считается, что люди, у которых по всем критериям диагностируют метаболический синдром, в будущем более всего подвержены таким заболеваниям, как инсульт головного мозга и инфаркт миокарда.
Чем опасен тип внутреннего (висцерального) ожирения?
Висцеральный жир секретирует различные биологически активные вещества (например, фактор некроза опухоли-альфа и др.). При висцеральном типе ожирения эта секреция становится аномальной. В результате повышается уровень сахара в крови, артериальное давление, уровень «плохого холестерина» (липопротеиды низкой плотности) и т.д. Чем больше нарушений обмена веществ, тем быстрее прогрессирует атеросклероз и повышается риск развития инфаркта миокарда или инсульта.
Ожирение делится на 2 типа: висцеральное и подкожное.
Тип висцерального ожирения
В этом случае жир накапливается в брюшной полости (вокруг внутренних органов).
При метаболическом синдроме именно данный тип ожирения наносит вред здоровью!
Тип подкожного ожирения
В этом случае жир накапливается в подкожной клетчатке.
Избавиться от подкожного жира сложнее, чем от висцерального.
Как измерить объем висцерального жира?
1. Измерение обхвата живота. Самый простой способ – измерить обхват своего живота на уровне пупка. В этом нам поможет обычная сантиметровая лента.
2. Метод биоэлектрического импеданса. В последнее время продаются как дорогостоящие аппараты для медицинского назначения, так и аппараты для использования в домашних условиях.
3. Метод с использованием компьютерной томографии. На компьютерном томографе сканируется область живота и с помощью специальной программы измеряется объем жира. Данный метод в отличие от других позволяет увидеть внутренний (висцеральный) жир.
Данный метод в отличие от других позволяет увидеть внутренний (висцеральный) жир.
Часто задаваемые вопросы.
— Связан ли метаболический синдром с образом жизни?
Заболевания, связанные с образом жизни, — это заболевания, которые развиваются вследствие неправильного питания, малоподвижного образа жизни, курения, употребления алкоголя. В эту группу заболеваний входят онкологические заболевания, инсульты, сердечно-сосудистые заболевания, сахарный диабет, ожирение и т.д. Метаболический синдром – это висцеральный тип ожирения в сочетании с 2-мя или более следующими состояниями: повышенный уровень глюкозы в крови, повышенный уровень холестерина в крови, гипертония. При метаболическом синдроме увеличивается риск атеросклероза, и как следствие повышается риск возникновения инсульта, инфаркта миокарда.
— У каких людей есть склонность к развитию метаболического синдрома?
Метаболический синдром чаще всего встречается у мужчин среднего и пожилого возраста, которые неправильно питаются, ежедневно употребляют алкоголь, ведут малоподвижный образ жизни.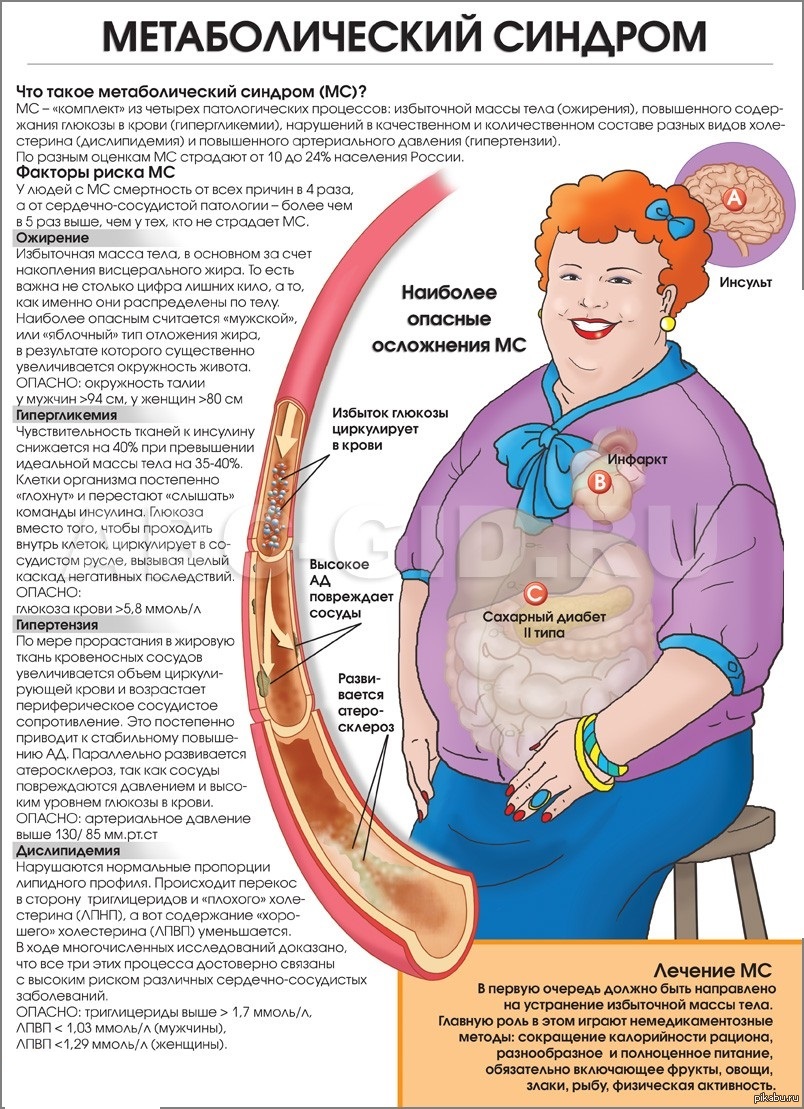 У женщин нарушение метаболических процессов происходит в основном в период менопаузы.
У женщин нарушение метаболических процессов происходит в основном в период менопаузы.
— Кому рекомендуется пройти обследование по поводу метаболического синдрома?
Обследование по поводу метаболического синдрома рекомендуется пройти, если у мужчин обхват талии более 85 см, у женщин – более 90 см.
— Кто может пройти обследование на определение объема висцерального жира на компьютерном томографе?
Любой человек может пройти такое обследование, однако данное обследование нежелательно для беременных женщин, так как проходит с использованием облучения. Тем людям, кто желает пройти такое обследование, следует обратиться в диагностическое учреждение, в котором есть аппарат КТ.
— Сколько времени занимает определение объема висцерального жира с помощью КТ?
Само сканирование занимает около 1 секунды. С учетом времени, затрачиваемого на подготовку, исследование занимает около 5 минут.
— Нужна ли специальная подготовка/диета перед исследованием?
Нет, диета и подготовка не требуется.
симптомы, лечение и профилактика, низкие цены в СПБ
В 1988 году известный ученый Д.Ривен на Бантинговской лекции предложил случаям сочетания различных метаболических нарушений присвоить термин «метаболический синдром». В процессе своих наблюдений он отметил высокую смертность среди людей, страдающих ожирением, гипертензией и нарушением обменных процессов от сердечно-сосудистых заболеваний. В ходе многочисленных исследований была установлена связь между инсулинорезистентностью и увеличением массы висцерального жира. В 1989 г. Д. Кеплен сочетание ожирения, сахарного диабета, артериальной гипертензии (АГ) и ишемической болезни сердца (ИБС) обозначил термином «смертельный квартет».
Проявления метаболического синдрома
Основными симптомами и наиболее выраженными проявлениями метаболического синдрома являются:
- инсулинорезистентность и гиперинсулинемия;
- абдоминально-висцеральное ожирение;
- нарушение толерантности к глюкозе
- артериальная гипертензия;
- ИБС/ранний атерослероз;
- гиперурикемия и подагра;
- нарушения гемостаза;
- нарушение работы почек;
- появление прерывистого дыхания во время сна;
- перерождение клеток печени;
- синдром прерывистого дыхания во время сна.

Каждая из составляющих метаболического синдрома является фактором риска для развития сердечно-сосудистых заболеваний, а комплекс из нескольких вышеперечисленных симптомов во много раз ускоряет развитие заболевания и увеличивает риск осложнений.
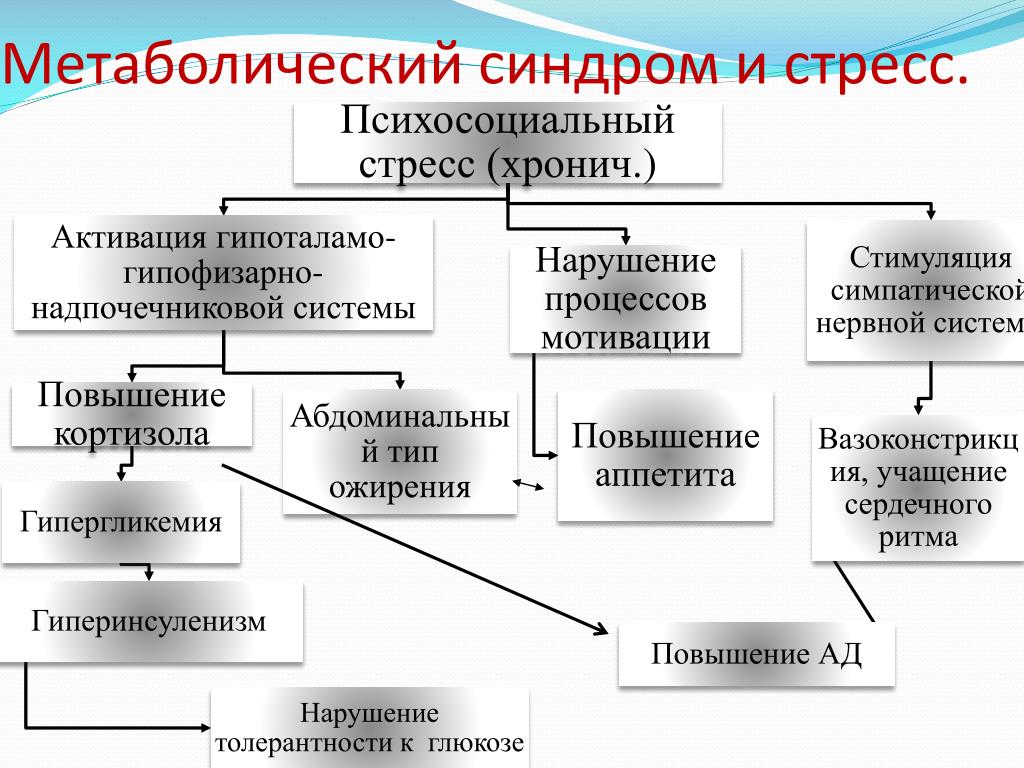
Начинается развитие метаболического синдрома с нарушения функций гипоталямуса — части мозга, контролирующего температуру тела и аппетит. Как правило, такие нарушения происходят, когда человек длительное время находится в состоянии стресса. В ответ на раздражитель гипофиз выделяет адренокортикотропный гормон, повышающий образование гормонов, в частности, выделение кортизола надпочечниками. Это приводит к тому, что в области живота, плечевого пояса и вокруг внутренних органов происходит отложение жира.
В результате насыщения печени жирами происходит нарушение метаболизма инсулина, что провоцирует инсулинорезистентность и гиперинсулинемию, и приводит к сахарному диабету 2 типа.
В дальнейшем нарушается липидный спектр крови, что приводит к развитию атеросклероза и артериальной гипертонии. Потребность в большем количестве кислорода в результате увеличения массы тела и увеличения объема циркулирующей крови приводит к постепенному развитию сердечной недостаточности. Артериальная гипертензия во многих случаях является одним из первых проявлений клиники метаболического синдрома. С последствиями ожирения связано возникновение гломерулосклероза. Это заболевание почек характеризуется частичным или полным замещением соединительной тканью почечного клубочка. Как следствие ожирения, малоподвижного образа жизни, нарушается работа желчного пузыря, отток желчи затрудняется, повышается содержание холестерина и развивается холецистит, желчнокаменная болезнь.
Потребность в большем количестве кислорода в результате увеличения массы тела и увеличения объема циркулирующей крови приводит к постепенному развитию сердечной недостаточности. Артериальная гипертензия во многих случаях является одним из первых проявлений клиники метаболического синдрома. С последствиями ожирения связано возникновение гломерулосклероза. Это заболевание почек характеризуется частичным или полным замещением соединительной тканью почечного клубочка. Как следствие ожирения, малоподвижного образа жизни, нарушается работа желчного пузыря, отток желчи затрудняется, повышается содержание холестерина и развивается холецистит, желчнокаменная болезнь.
Лишний вес приводит к заболеваниям суставов, деформирующему остеоарторозу, в результате нарушения обмена мочевой кислоты повышается риск развития подагры и подагрического артирита. Нарушение дыхания во сне, обструктивные апноэ, частые пробуждения и головные боли – это также все осложнения в результате ожирения.
Диагностика метаболического синдрома
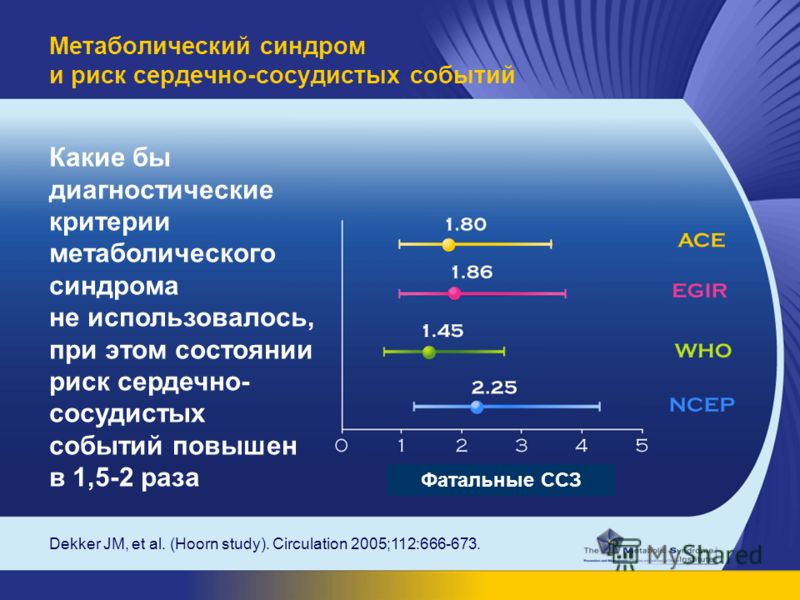
Согласно статистике среди больных с метаболическим синдромом смертные случаи от ишемической болезни сердца более чем в 20 раз превышает общие показатели.
Поэтому ранняя диагностика этого заболевания очень важна для предупреждения сахарного диабета и атеросклеротических сосудистых заболеваний.
Один из основных симптомов метаболического синдрома — висцеральное ожирение, диагностируется по результатам замеров окружности талии. Для мужчин критической цифрой является 94 см, для женщин – 80см. Также определяется индекс массы тела (то есть соотношение веса, измеряемого в килограммах к квадрату роста в метрах). При превышении значения индекса 25 можно диагностировать ожирение.
Артериальное давление при висцеральном ожирении равно или превышает 145/89мм рт. ст, содержание сахара в крови выше 6,1 ммоль/л.
Для более точной постановки диагноза проводятся дополнительные методы обследования:
- Биохимический анализ крови;
- УЗИ брюшной полости и почек;
- Эхокардиография;
- Проведение глюкозо-толерантного теста.
Как лечить
метаболический синдром?Целью лечения больных с метаболическим синдромом является снижение общего риска сердечно-сосудистых заболеваний и летальности. Для этого используется комплекс медикаментозных и немедикаментозных мероприятий. Прежде всего, от больных требуется кардинальным образом пересмотреть свой образ жизни, сделать его более активным, особое внимание следует уделить правильному сбалансированному питанию. Для больных метаболическим синдромом Медицинским центром Долголетие разработана специальная программа комплексного лечения, целью которой является восстановление белкового, углеводного, липидного и пуринового обменов, коррекция артериального давления, уменьшение системной гиперинсулинемии и лечение сопутствующих заболеваний.
Для этого используется комплекс медикаментозных и немедикаментозных мероприятий. Прежде всего, от больных требуется кардинальным образом пересмотреть свой образ жизни, сделать его более активным, особое внимание следует уделить правильному сбалансированному питанию. Для больных метаболическим синдромом Медицинским центром Долголетие разработана специальная программа комплексного лечения, целью которой является восстановление белкового, углеводного, липидного и пуринового обменов, коррекция артериального давления, уменьшение системной гиперинсулинемии и лечение сопутствующих заболеваний.
Для каждого пациента Медицинского центра разрабатывается индивидуальная система питания. Для восстановления нейроэндокринных нарушений проводится рефлектотерапия, электрофорез, мезотерапия (мезодиссолюция), позволяющая разрушать жировые клетки, а также LPG терапия. Квалифицированные специалисты центра, при необходимости, назначат также медикаментозное лечение, все пациенты находятся под постоянным наблюдением врачей-специалистов (эндокринолога, невролога и т.
«Метаболический синдром» – проблема 21 века. 2017023.new
«Метаболический синдром»– проблема, которая набирает обороты во всем Мире. Подробнее о том, что такое метаболический синдром, как с ним бороться расскажет Красильникова Марина Олеговна, врач-гастроэнтеролог, гепатолог сети многопрофильных клиник ДИАЛАЙН, кандидат медицинский наук и куратор программы по ведению пациентов с метаболическим синдромом.— Что такое метаболический синдром?
— Метаболический синдром— одна из наиболее актуальных проблем современной медицины, связанная с ведением нездорового образа жизни. Метаболический синдром — это комплекс нарушений обмена веществ, при котором повышен риск развития сердечно-сосудистых заболеваний и диабета 2 типа. Снижение физической активности и высококалорийный характер питания являются главными причинами того, что заболеваемость метаболическим синдромом растет.
— Как определить его наличие?
— Предпосылками для появления метаболического синдрома являются малоподвижный образ жизни, избыток массы тела и ожирение, артериальная гипертензия, наличие ишемическая болезнь сердца, диабет 2 типа и некоторые другие заболевания. Важно вовремя диагностировать данное заболевание и начать лечение. Возможны следующие жалобы при метаболическом синдроме — повышенная утомляемость, апатия, одышка, повышенный аппетит, жажда, учащенное мочеиспускание, головная боль, ночная потливость, вспышки ярости, исчезающие после приема пищи, слабость, сонливость после мясной пищи. Основной признак наличия метаболического синдрома центральный (абдоминальный) тип ожирения—т.е. окружность талии более 80 см. у женщин и более 94 см. у мужчин, а также индекс массы тела более 25. Дополнительные критерии- определяет специалист: артериальное давление больше 140/90 мм рт. ст., повышение уровня ТТГ(тиреотропный гормон), изменение липидного спектра, гипогликемия натощак.
— Многие люди живут и не подозревают, что причиной ухудшения их состояния может быть метаболический синдром. Расскажите подробнее о том, что могут предложить в клиниках по диагностике и профилактике метаболического синдрома?
— В наших клиниках разработаны чек-апы – специальные комплексные программы обследования, которые позволят в короткий срок диагностировать наличие метаболического синдрома, своевременно назначить лечение и подобрать индивидуальную программу питания. Остановлюсь на чек-апе «метаболический синдром расширенный + ТТГ». Что он в себя включает: анализ ТТГ(тиреотропный гормон)- это гормон, определяющий функцию щитовидной железы и обмен веществ. Так же проводится ЭКГ и биоимпедансометрия -определение процентного соотношения воды, мышечной и жировой ткани для выявления метаболического синдрома.
— Как это происходит на практике и в какой срок?
— Пациент проходит лабораторные и инструментальные обследования, после чего следует консультация специалиста с назначением лечения и подбором программы питания. Срок прохождения данного чек-апа два дня.
Срок прохождения данного чек-апа два дня.
Если вы обнаружили у себя признаки метаболического синдрома, не стоит затягивать, а лучше своевременно обратиться к специалисту.
Метаболический синдром: механизм развития
Одна из особенностей ряда современных профессий – малоактивный образ жизни. Именно этот фактор, а также увлечение углеводной пищей приводят к постепенным гормональным изменениям в человеческом организме: клетки становятся малочувствительными к гормону инсулину и плохо усваивают глюкозу. Данное нарушение, которое проявляется в виде сахарного диабета, гипертонии, ожирения, ишемической болезни сердца, получило название «метаболический синдром». Им страдают от 10 до 25% людей после 30 лет (чаще всего диагностируется у мужчин).
Метаболический синдром: что это такое?
Медицина определяет данный недуг не как самостоятельное заболевание, а как комплекс нарушений, которые происходят в организме под воздействием определенных факторов.
В итоге клетки прекращают нормально усваивать один из гормонов – инсулин, что ведет к переизбытку в организме глюкозы. Именно инсулин отвечает за ее доставку внутрь клеток.
Как следствие, в организме:
- увеличиваются жировые отложения;
- повышается артериальное давление;
- нарушается работа сердца;
- развивается сахарный диабет 2 типа.
На первом этапе развития большинство людей не придает значения тревожным симптомам. Однако впоследствии они могут иметь катастрофические последствия: сердечную недостаточность, инфаркт миокарда, атеросклероз, эректильную дисфункцию, инсульт и др.
Симптомы метаболического синдрома
Одним из явных изменений, отражающихся во внешнем виде человека, является абдоминальное ожирение – накопление жира на животе и плечах. Если вы заметили у себя рост «пивного живота» – это может быть не просто признаком неправильного питания, а началом серьезного сердечно-сосудистого или эндокринного заболевания. Увеличение талии (у мужчин более 94 см, у женщин более 80 см) в совокупности с отеками, изменениями оттенка кожи, появлением кожных «растяжек» – повод показаться врачу.
Увеличение талии (у мужчин более 94 см, у женщин более 80 см) в совокупности с отеками, изменениями оттенка кожи, появлением кожных «растяжек» – повод показаться врачу.
Среди косвенных внешних признаков – появление красных областей на шее, груди. Это симптом сосудистого спазма из-за повышенного объема инсулина. Артериальное давление может превышать норму 130/85 мм рт. ст.
Явные изменения в организме показывают обследования. В лаборатории фиксируют количество триглицеридов, липопротеинов, холестерола, далекое от нормы. Повышается уровень глюкозы, диагностируется толерантность к глюкозе и др. нарушения углеводного и липидного обменов.
На уровне ощущений проявляются следующие симптомы метаболического синдрома:
-
сухость во рту;
-
тошнота, головокружение;
-
сердечные и головные боли;
-
боли в костях;
-
высокий уровень утомляемости;
-
потливость;
-
нарушения зрения;
-
запоры;
-
учащенное сердцебиение.

Происходят и психические изменения: человек в голодном состоянии становится раздражительным и даже агрессивным, его настроение ухудшается.
Причины возникновения
- Малоактивный образ жизни чаще всего отрицательно сказывается на обмене веществ. Жиры усваиваются хуже, скапливаются в организме, блокируя движение глюкозы.
- Приверженность к пище с высоким количеством углеводов и жиров вызывает ожирение. В организме скапливается чрезмерный объем глюкозы, жирных кислот.
- Низкокалорийные диеты – другая крайность, приводящая к усилению отложения жиров. Потребляя в сутки не более 300 ккал, человек создает для организма серьезное испытание.
- Стрессы способны значительно изменять деятельность нервов в различных органах, нарушать выработку гормонов.
- Эндокринные нарушения появляются с накоплением жировой ткани, вырабатывающей вещества, из-за которых чувствительность клеток к инсулину снижается.

- Артериальная гипертония и изменения кровообращения периферических сосудов также имеют аналогичное действие.
- Прием отдельных лекарственных препаратов дает тот же эффект. Это некоторые виды гормонов, пероральных контрацептивов. Отрицательно влияют на организм и чересчур высокие дозы инсулина при ошибочной терапии сахарного диабета.
- Генетическая предрасположенность к пониженной инсулиновой чувствительности наблюдается у отдельных людей. Причина – в мутации гена, отвечающего за препятствие развитию метаболического синдрома.
Метаболический синдром у женщин
Чаще всего метаболический синдром появляется у женщин в период менопаузы: после 50 лет возможность оказаться в числе заболевших данным недугом вырастает в 5 раз. Среди осложнений – поликистоз яичников и другие нарушения их работы. Также наблюдаются отклонения в работе сердечно-сосудистой системы – особенно артериальная гипертензия, атеросклероз сосудов.
Нередко фактором риска метаболического синдрома у женщин становятся возрастные гормональные изменения, в частности, слишком высокая выработка тестостерона, что ведет к накапливанию жира.
Метаболический синдром у мужчин
Почти у 30% мужчин после 40 лет наличествуют симптомы метаболического синдрома. Сугубо мужскими причинами развития данного недуга считаются малоактивный образ жизни, увлечение большими порциями пищи и алкоголем. Кроме того, мужчины редко уделяют внимание объему собственной талии, игнорируя профилактику ожирения.
При увеличении веса и объема жировой ткани в организме мужчин происходят негативные изменения:
-
уменьшается объем тестостерона, что отражается на половой функции;
-
развивается атеросклероз сосудов, грозящий инсультом, инфарктом;
-
наблюдаются ишемические поражения головного мозга, сердца;
-
поджелудочная железа истощается – появляются признаки сахарного диабета.

Метаболический синдром у детей и подростков
У подростков метаболический синдром зачастую наблюдается на фоне проблем с обменными процессами, которые провоцируют ожирение. У новорожденных в качестве причины может диагностироваться гестационный диабет.
Среди типичных причин развития заболевания у детей:
-
рождение с низким весом;
-
неправильное кормление и последующее питание;
-
низкий уровень физической активности;
-
генетическая предрасположенность.
В итоге может развиться гипертрофия левого желудочка сердца, дисфункция эндотелия, появляются проблемы с выводом воды из организма, работой почек.
Диагностика
Важную роль при диагностике играют лабораторные исследования крови. Диагноз ставит чаще всего эндокринолог, однако может понадобиться помощь кардиолога, диетолога, терапевта.
Диагноз ставит чаще всего эндокринолог, однако может понадобиться помощь кардиолога, диетолога, терапевта.
Комплекс обследования дополняется:
-
суточным мониторингом артериального давления;
-
дуплексным сканированием брахиоцефальных артерий;
-
различными видами электрокардиограммы;
-
УЗИ сердца и сосудов;
-
кардиоритмографией, кардиоскринингом и др.
Лечение метаболического синдрома
Медикаментозное лечение
Лекарственная терапия воздействует на механизмы усвоения организмом инсулина, улучшая их действие. Исходя из индивидуального развития болезни назначаются:
-
гиполипидемические препараты;
-
препараты, чтобы снизить инсулинорезистентность;
-
лекарства для повышения чувствительности к инсулину;
-
средства для нормализации обменных процессов, артериального давления;
-
препараты для подавления аппетита;
-
витамины.

Хирургическое лечение
Чаще всего оперативного вмешательства требуют осложнения на запущенных стадиях. В частности, лечение ожирения в ряде случаев (когда невозможно сбросить вес традиционными методами) проводится хирургическим путем. Сахарный диабет лечат методами метаболической хирургии (желудочное, билиопанкреатическое шунтирование). Также может понадобиться помощь кардиохирурга (при проблемах с сердцем), сосудистого хирурга.
Профилактика метаболического синдрома
Питание
При метаболический синдроме диета играет одну из решающих ролей, поэтому индивидуальная консультация диетолога обязательна. Наиболее распространенные рекомендации: до определенного минимума снизить потребление жиров, углеводов, при этом поддерживать дневную норму калорий. Низкоуглеводная диета дополняется специальным режимом приема пищи – питаться необходимо 4-5 раз в день понемногу.
Образ жизни
Лечение и профилактика метаболического синдрома состоит в поддержании физической активности. Тренировки в спортзале, занятия физкультурой дома, бег, ходьба, плавание, велосипед – данные нагрузки дозируются строго по рекомендации специалиста и с учетом индивидуальных особенностей развития заболевания. Строго воспрещается употребление алкоголя, курение.
Диагностика в клинике CBCP
Центр патологии органов кровообращения – это современная и высокотехнологичная диагностическая база для выявления всех видов проблем, связанных с метаболическим синдромом.
Метаболический синдром — коррекция веса и нарушений обмена веществ в Клинике Expert Clinics
Метаболический синдром (МС) — одно из самых распространенных заболеваний обмена веществ, которое характеризуется инсулинорезистентностью и приводит к избыточному весу, в частности, на животе (в абдоминальной зоне). Его называют эпидемией 21 века: в развитых странах каждый четвертый или даже каждый третий страдает им.
Его называют эпидемией 21 века: в развитых странах каждый четвертый или даже каждый третий страдает им.
По сути, это совокупность нарушений в организме, которые повышают риск сердечно-сосудистых заболеваний, инсульта, сахарного диабета второго типа и других заболеваний.
Среди признаков, говорящих о тотальном разладе здоровья, повышенное кровяное давление, высокий уровень «плохого» холестерина и глюкозы в крови, а также избыток жира в области талии.
Причины заболевания
Метаболический синдром, или как его еще называют, синдром X появляется при параллельном воздействии сразу нескольких факторов. И хотя причины различны, основной «спусковой крючок» для его развития — нарушение чувствительности клеток к инсулину (инсулинорезистентность).
У людей с инсулинорезистентностью клетки нормально не реагируют на инсулин. В результате уровень сахара в крови растет даже, когда организм вырабатывает все большее количество этого гормона, пытаясь справиться с ситуацией.
Записаться на консультацию
Что приводит к метаболическому синдрому?
Неправильное питание. Переедание и избыток углеводов в рационе приводят к набору веса. А накопленные жировые отложения – идеальное топливо для развития воспалительных процессов в организме и возникновения хронических заболеваний.
Малоподвижный образ жизни. «Сидячая» работа и отсутствие физической активности замедляют метаболизм и ведут к ожирению и появлению инсулинорезистентности.
Гипертония. Если гипертензия протекает длительно и бесконтрольно, это вызывают нарушение кровообращения в сосудах. В результате они спазмируются и нарушается обмен веществ в тканях.
Стрессы. Постоянное нервное напряжение провоцирует, как минимум, переедание, а также эндокринные расстройства.
Гормональный дисбаланс. С возрастом у мужчин и женщин меняется состав гормонов, а это в результате приводит к замедлению метаболизма, росту жировых отложений и повышению давления.

Кроме того, риск возникновения метаболического синдрома повышают наличие проблемы поликистозных яичников у женщин, а также жировых болезней печени или апноэ во сне.
При этом радикальное изменение образа жизни может затормозить метаболический синдром или какой-либо из его компонентов, предотвратив серьезные проблемы со здоровьем.
Симптомы метаболического синдрома
Признаки синдрома X могут развиваться медленно и постепенно, а могут появиться резко и внезапно. Важно, заметив у себя тревожные сигналы, как можно быстрее обратиться к врачу.
Симптомы метаболического синдрома различны:
Быстрая утомляемость. Чаще всего это усталость после любого приема пищи или с утра, несмотря на то, что человек проспал достаточное количество часов.
Агрессия без причины. Как правило, гневливость и недовольство появляется в голодном состоянии и бесследно проходит после того, как человек поел.

- Плохая концентрация. Обычно мужчине или женщине с метаболическим синдромом трудно сосредоточиться на каких-либо задачах, а позже к этому добавляются проблемы с памятью, ощущение «мозга в тумане».
- Темные пятна на коже. Один из неочевидных симптомов – гиперпигментация на шее, подмышках и между ягодицами. Они говорят о том, что инсулинорезистентность прогрессирует.
- Постоянная жажда. Частая сухость во рту может говорить о повышении уровня сахара в крови.
- Повышение артериального давления. Если такие эпизоды повторяются часто, это тоже может быть тревожным «звонком».
- Покраснение верхней половины тела и повышенное потоотделение. Это связано со сбоем в работе вегетативной системы и нарушением тонуса периферических сосудов.
Между появлением первого и следующего симптомов иногда могут пройти годы. Причем метаболический синдром может появиться у любого человека, независимо от пола и возраста.
Записаться
Диагностика метаболического синдрома
Метаболический синдром – это нарушение обмена веществ, а именно, баланса углеводов, липидов и пуринов. Явной клинической симптоматики у него нет. Именно поэтому синдром X часто диагностируют довольно поздно, когда осложнения уже возникли.
Постановка диагноза делается после комплексного обследования, которое включает следующие этапы:
Врач осматривает пациента, изучает его анамнез, расспрашивает про образ жизни.
Также важно определить антропометрический тип пациента. Для этого рассчитывается индекс массы тела, измеряется окружность талии, чтобы понять, страдает ли человек ожирением и каков его тип.
Назначение анализов. В лаборатории измеряется уровень холестерина и триглицеридов. Нарушение липидного обмена ведет к росту уровня глюкозы и инсулина в крови.
Врач назначает ряд дополнительных исследований, чтобы оценить, как на данный момент функционирует организм.
Стандартного списка для проведения диагностики нет, поскольку подход строго индивидуален.
Лечение нарушений метаболизма в Expert Clinics
В клинике Expert Clinics в Москве в рамках восстановительных программ по антивозрастной медицине при лечении метаболического синдрома применяется персонализированный подход к каждому пациенту.
После обстоятельного обследования у людей с метаболическим синдромом, как правило, выявляются сбои в важнейших биохимических процессах в организме на клеточном уровне. Врач назначает индивидуальную схему лечения для их коррекции.
Для лечения метаболизма, помимо медикаментозной терапии, пациентам рекомендуют определенный режим питания и физическую активность. Затем следует регулярный мониторинг показателей организма. Наша цель не только привести в норму показатели каждого пациента, но и дать ему необходимые рекомендации для стабильного результата.
Если следовать всем предписаниям доктора, у людей с метаболическим синдромом значительно улучшается самочувствие, а многих рисков, связанных со здоровьем (инфарктов, инсультов и сахарного диабета), можно избежать, даже имея генетическую предрасположенность.
Перезвоните мне
Ожирение и метаболический синдром — сосудистая клиника на Патриарших
Ожирение и метаболический синдром
В соответствии с медицинскими представлениями об ожирении говорят тогда, когда соотношение веса пациента к его росту, измеренному в метрах и возведенному в квадрат – индекс массы тела (индекс Кетле) – превышает 30 кг/м2. У людей с нормальным весом он должен варьировать от 18 до 25 кг/м2. Если сопоставить традиционные величины, доступные оценке любого человека без участия в этом врача, в виде роста и веса больного, при ожирении вес человека превосходит его рост менее, чем на 100. Чем меньше степень эти различия, тем выраженнее ожирение. Ожирение само по себе в большинстве случаев не является заболеванием, но оно предрасполагает к развитию нарушений функционирования различных органов и систем. В основе его развития лежит поступление в организм избыточных количеств питательных веществ при употреблении пищевых продуктов в объемах, не соответствующих жизненным потребностям организма. Всю массу питательных веществ, поступающих в организм человека при приеме пищи, можно разделить на две части. Первая часть – это те вещества, которые необходимы организму для поддержания его нормальной жизнедеятельности. Она строго индивидуальна у каждого человека и зависит от его конституциональных особенностей, активности обменных процессов, уровня физической и интеллектуальной нагрузки, климатических условий и т.д. Вторая часть – это тот резерв питательных веществ, которые не участвуют в текущем обмене веществ и после «переработки» депонируются в различных областях организма человека в виде жировых отложений. Чем больше человек потребляет пищи, и чем она калорийнее, тем больше вторая резервная порция. При значительных нагрузках на организм происходит мобилизация жира из депо с целью восполнения дефицита жизненно необходимых питательных веществ. При низком уровне нагрузок в условиях избыточного потребления пищевых продуктов, резервная часть увеличивается в объеме и при превышении определенного предела приводит к формированию не только внешнего косметического дефекта, но и нарушению функционирования различных органов и систем, в частности к развитию сосудистой патологии. При низком уровне физической нагрузки (гиподинамии и адинамии), который характерен для многих современных людей, объем первой части питательных веществ прогрессивно уменьшается, а второй наоборот увеличивается. В результате чего в целом в популяции растет количество людей с различными степенями ожирения. Отложение жиров в организме происходит неравномерно. Сначала жиры депонируются под кожей. При этом наибольшее депонирование наблюдается в тех участках тела, которые наименее подвижны, т.е. там, где потребность в питательных веществах минимальна. При прогрессии ожирения избыточное отложение жира приобретает диффузный характер. При грубых метаболических нарушениях может наблюдаться жировая инфильтрация ряда органов, в частности печени и поджелудочной железы. Локальные изменения структуры поджелудочной железы, результирующие в нарушении ее нормального функционирования в сочетании с общими нарушениями обмена способствуют развитию у этой категории лиц сахарного диабета 2-ого типа.
Для адекватного кровоснабжения органов и систем в условиях ожирения увеличивается активность сердечной мышцы, сопровождающаяся компенсаторным нарастанием ее массы (гипертрофией), изменяется водно-электролитный обмен. Обменные нарушения приводят к нарушению нормального функционирования сосудистой системы. Результатом этого является формирование артериальной гипертензии. Перераспределение объемов жидкости между кровяным руслом и тканями, с одной стороны, приводит к отеку последних, с другой стороны, способствует «сгущению» крови и вторичному тромбообразованию в артериях и венах организма человека различной локализации.
Параллельно с локальным или генерализованым депонированием жиров, наблюдается увеличение их концентрации в плазме крови.
У больных с ожирением часто наблюдается комплекс патологических факторов, который клинически трактуется как метаболический синдром. Этот термин в настоящее время объединяет ожирение, синдром инсулинорезистентности, эссенциальную артериальную гипертензию, дислипидемию (изменение концентрации жиров в плазме крови с увеличением концентрации триглицеридов), гиперурикемию (повышение концентрации мочевой кислоты в плазме крови), микроальбуминурию (выделение низких концентраций белка с мочой), повышение содержания в крови прокоагулянтов (склонность к тромбообразованию).
Объективная диагностика метаболического синдрома осуществляется по результатам комплексного анализа биохимических показателей крови (повышение концентрации инсулина, триглицеридов, мочевой кислоты), оценки уровня системного артериального давления, измерения биометрических показателей (повышение индекса массы тела).
Для эффективной коррекции ожирения перед проведением лечебных мероприятий необходимо установить причину этого состояния. При отсутствии патологических изменений обмена веществ, обусловленных различными заболеваниями (прежде всего, желез внутренней секреции), показан комплекс традиционных мероприятий (диета, увеличение двигательной нагрузки, коррекция образа жизни и т.д.) в большинстве случаев не требующих участия медицинского персонала. При диагностике заболевания коррекция избыточного веса всегда осуществляется в сочетании с лечебными мероприятиями, направленными на устранение причины этого состояния под постоянным контролем лечащего врача.
При выявлении признаков метаболического синдрома требуется комплекс лечебных мероприятий направленных на нормализацию уровня системного артериального давления, коррекцию обменных нарушений, а также предотвращение осложнений, связанных с вторичными изменениями в сердечно-сосудистой системе.
Если у Вас имеется лишний вес, ранее выявлялись признаки атеросклероза, повышается давление, регистрировалось повышение уровня холестерина в крови, у Вас или Ваших ближайших родственников диагностирован сахарный диабет, либо Вам более 40 лет (мужчины) и 45 (женщины), не дожидайтесь развития грозных осложнений, обращайтесь к нам. Мы проведем обследование и при необходимости назначим лечение. У нас есть все возможности как для раннего выявления сосудистых процессов, так и для верификации их развернутых стадий. В нашем аптечном пункте имеются все необходимые для профилактики и лечения сердечно-сосудистых болезней препараты по выгодным ценам.
болезнь — не болезнь, диагноз — не диагноз?
Метаболический синдром… Болезнь — не болезнь, диагноз — не диагноз, а о нем нынче говорят представители едва ли не всех медицинских специальностей. И все — с тревогой. И все по-своему правы. По отдельности его слагаемые — повышение артериального давления, нарушение липидного спектра по двум параметрам и углеводного обмена — не сулят человеку ничего хорошего, вместе же взятые на порядок увеличивают опасность. ‘Х-синдром’ — называли его когда-то, имея в виду перекресток, откуда берут свое начало все четыре ‘дорожки’. Отправная-то точка у них одна и та же — ожирение.
По мнению профессора 1-й кафедры внутренних болезней БГМУ, доктора медицинских наук Татьяны Мохорт, порочный круг выглядит так: жировая ткань, сама по себе являясь эндокринным органом, вырабатывает около десятка обладающих гормональной активностью веществ, которые отрицательно действуют на обменные процессы. Особо вредной является ‘фабрика’ так называемого внутреннего жира — того самого, что скапливается там, где прежде была талия или пояс. Теоретически этот жир можно определить при помощи современной аппаратуры, например, компьютерной томографии. Однако большинству людей изощренные методики ни к чему: прекрасным ориентиром, и это доказано, служит один-единственный критерий — окружность талии. Это потом врач подкрепляет свои подозрения показаниями тонометра, лабораторными исследованиями, но ‘первый звоночек’ — талия более 80 см у женщины и более 94 см у мужчины. Так что метаболический синдром не молчит, не прячется, как некоторые думают, — выдает себя с головой, сразу, с одного взгляда и большим секретом являться просто не может. Не ‘комок нервов’ у вас, гражданин, а комок жира, причем очень для здоровья опасного! Исключение составляют разве что любители бодибилдинга, у которых мышечная масса велика и талия может быть шире нормы, но ведь и жировой ткани у них всего ничего…
Хотя в медицинских карточках словосочетание ‘метаболический синдром’ не фигурирует, он — самый распространенный на планете. ‘Его имеет приблизительно каждый третий человек после 35 — 40 лет, — считает Татьяна Мохорт. — Впрочем, в Англии ученые проанкетировали население старше 40 лет на предмет отношения к питанию и получили весьма показательные данные. Оказалось, что проблемы с весом на самом деле испытывают 75 процентов опрошенных. Причем 50 процентов имеют избыточный вес, а 25 — хоть и держат его под контролем, но если, образно выражаясь, будут есть пирожные каждый день, то перейдут в первую категорию. Вывод: в любом случае надо быть настороже!’ В каком-то смысле эту беду нам накликал технический прогресс. Физическая активность за последний век уменьшилась в 2 — 2,5 раза, а организм к таким радикальным изменениям еще не приспособился. Он ‘хочет’ есть, как запрограммирован генетически, — примерно по 5 тысяч калорий в сутки, тогда как при нашей нагрузке требуется уже раза в два меньше! Лишние килограммы почти неминуемы, а с ними множество других пренеприятных ‘сюрпризов’…
‘Ожирение пагубно для различных органов и систем, — объясняет Татьяна Вячеславовна. — К примеру, оно вызывает нарушение половой функции (причем и у женщин, и у мужчин), работы желудочно-кишечного тракта, негативно влияет на суставы, легкие, иммунитет и так далее. Более того, именно ожирение — первопричина серьезных заболеваний: артериальной гипертензии, сахарного диабета, сердечно-сосудистых катастроф. Не артериальная гипертензия вызывает ожирение, а, наоборот, ожирение — нарушение тонуса сосудов со всеми вытекающими отсюда последствиями. Не диабет 2 типа ‘нагоняет’ лишние килограммы, а нечувствительность тканей к инсулину, лежащая в основе ожирения, приводит к ‘сахарной болезни’. В очень многих заболеваниях, причины которых раньше, казалось бы, были хорошо известны, сегодня обнаружено влияние метаболического синдрома, многое ученые начинают видеть по-новому’. Но вся соль в том, что ситуацию можно отыграть обратно. По большому счету, метаболический синдром лишь подает ‘сигнал SOS’: срочно займитесь собой! Скажем, с того момента, как углеводный обмен нарушается, до той черты, когда сахарный диабет становится фактом, проходит не неделя, не месяц. От 4 до 8 лет организм способен худо-бедно уравновешивать ситуацию. Значит, время есть! Снизите вес — уберете фактор риска — анализы могут вновь прийти к норме. Это не значит, что угроза испарилась навсегда, однако управлять ею, как видите, можно. Другой вопрос, что перехватить инициативу и стать дирижером в таком ‘оркестре’ — тяжкий труд. Круглый год питаться правильно — скажем, салатом, рыбой и говядиной — дорого (но дешевле лекарств, которые могут потребоваться впоследствии). Постоянно заниматься физкультурой — утомительно. Удерживать вес — сложно. А главное, трудно признать, что ‘смертельный квартет’ сам по себе играть не перестанет ни при каких условиях. Вы и только вы заказываете эту ‘музыку’!
Как управлять своим весом — советует Татьяна МОХОРТ.
Самое надежное и простое — ограничить калорийность пищи, сократив потребление животных и растительных жиров (масло, сметана, жирные сорта мяса, майонез) и быстро усвояемых углеводов (шоколад, сахар, конфеты, сладкие напитки). В вашем рационе должно быть большое количество клетчатки в виде овощей и в меньшей степени фруктов. Помните: эта диета должна быть длиной во всю оставшуюся жизнь.
Ограничения в питании, как правило, дают мало эффекта, если их не дополнить физической нагрузкой. Больше двигайтесь (подъем по лестнице и отказ от поездки в автобусе — тоже спорт). Программа физических занятий должна быть составлена после обследования сердечно-сосудистой и дыхательной систем. Предпочтительнее использовать динамические ‘аэробные’ нагрузки: ходьбу, плавание, езду на велосипеде, ходьбу на лыжах.
Учитесь властвовать над своими эмоциями, ведь стресс — один из важных провокаторов ожирения. Считается, все люди делятся на два лагеря: меньшинство в стрессе голодает, большинство стресс ‘заедает’, проводя его практически рядом с холодильником. А потом контролировать аппетит уже гораздо сложнее: избыточное накопление жира в организме сопровождается избыточной концентрацией инсулина в крови, который провоцирует еще большее чувство голода.
Постарайтесь нормализовать режим отдыха. Доказано, к примеру, что для коррекции массы тела сон в течение 8 часов предпочтительнее, чем четырехчасовой.
В сложных случаях, когда ничто другое уже не действует, врачи прибегают к лекарствам — аноректикам и препарату, блокирующему всасывание жира в кишечнике. Но предлагать аноректики уже поздно, если вес достиг 140 — 150 кг: здесь зачастую выход только в операции на желудочно-кишечном тракте.
Поскольку метаболический синдром — ‘солянка’, а ингредиенты в ней могут быть разные, значит, и лечение будет индивидуальным. Есть выраженная артериальная гипертензия — понадобятся еще и гипотензивные препараты, повышен ‘плохой холестерин’ — статины и т. д. Врачи — а метаболическим синдромом занимаются и кардиологи, и эндокринологи, и терапевты — подбирают лекарства тщательно, есть среди них и такие, при помощи которых можно убить сразу нескольких зайцев. В принципе, урезонить можно каждого участника ‘смертельного квартета’, но с одним условием — если лечиться практически постоянно и не спорить со специалистами: мол, меня ничего не беспокоит, зачем же таблетки?
Людмила Габасова
Фото: РЕЙТЕР
СБ Беларусь Сегодня, 12 мая 2009
Читать полностью: https://news.tut.by/health/136901.html
Поделитесь
Метаболический синдром | Johns Hopkins Medicine
Что такое метаболический синдром?
Метаболический синдром означает наличие группы факторов риска, специфичных для сердечно-сосудистых заболеваний. Метаболический синдром значительно увеличивает риск развития диабета, сердечных заболеваний, инсульта или всех трех.
По данным Национального института сердца, легких и крови (NHLBI), кластер задействованных метаболических факторов включает:
- Абдоминальное ожирение. Это означает наличие окружности талии более 35 дюймов для женщин и более 40 дюймов для мужчин. Увеличенная окружность талии — это форма ожирения, наиболее сильно связанная с метаболическим синдромом.
- Высокое кровяное давление 130/80 мм рт. Ст. (Миллиметры ртутного столба) или выше. Нормальное артериальное давление определяется как систолическое давление менее 120 мм рт. Ст. (Верхнее число) и менее 80 мм рт. Ст. Для диастолического давления (нижнее число). Высокое кровяное давление напрямую связано с ожирением.Часто встречается у людей с инсулинорезистентностью.
- Нарушение уровня глюкозы в крови натощак . Это означает уровень, равный или превышающий 100 мг / дл .
- Высокий уровень триглицеридов более 150 мг / дл. Триглицериды — это тип жира в крови.
- Низкий (хороший) холестерин ЛПВП. Менее 40 мг / дл для мужчин и менее 50 мг / дл для женщин считается низким.
NHLBI и AHA рекомендуют диагностировать метаболический синдром, когда у человека имеется 3 или более из этих факторов.
Большинство людей с метаболическим синдромом имеют инсулинорезистентность. Организм заставляет инсулин перемещать глюкозу (сахар) в клетки для использования в качестве энергии. Ожирение, которое обычно встречается у людей с метаболическим синдромом, затрудняет реакцию клеток организма на инсулин. Если организм не может вырабатывать достаточно инсулина, чтобы преодолеть сопротивление, уровень сахара в крови повышается, вызывая диабет 2 типа. Метаболический синдром может быть началом развития диабета 2 типа.
Поскольку население U.С. — это старение, и, поскольку метаболический синдром более вероятен, чем вы старше, Американская кардиологическая ассоциация (AHA) подсчитала, что метаболический синдром вскоре станет основным фактором риска сердечно-сосудистых заболеваний, опередив курение сигарет. Эксперты также считают, что рост ожирения связан с учащением метаболического синдрома.
Что вызывает метаболический синдром?
Специалисты не до конца понимают, что вызывает метаболический синдром. Несколько факторов взаимосвязаны.Ожирение и малоподвижный образ жизни являются факторами риска метаболического синдрома. К ним относятся высокий уровень холестерина, инсулинорезистентность и высокое кровяное давление. Эти факторы риска могут привести к сердечно-сосудистым заболеваниям и диабету 2 типа.
Поскольку метаболический синдром и инсулинорезистентность тесно связаны, многие медицинские работники считают, что инсулинорезистентность может быть причиной метаболического синдрома. Но они не обнаружили прямой связи между двумя условиями. Другие считают, что гормональные изменения, вызванные хроническим стрессом, приводят к абдоминальному ожирению, инсулинорезистентности и повышению липидов крови (триглицеридов и холестерина).
Другие факторы, которые могут способствовать метаболическому синдрому, включают генетические изменения в способности человека расщеплять жиры (липиды) в крови, пожилой возраст и проблемы распределения жира в организме.
Кто подвержен риску метаболического синдрома?
Знание ваших факторов риска любого заболевания может помочь вам предпринять соответствующие действия. Это включает в себя изменение поведения и наблюдение со стороны вашего лечащего врача на предмет болезни.
Факторы риска, наиболее тесно связанные с метаболическим синдромом, включают:
- Возраст.Чем старше вы, тем больше вероятность развития метаболического синдрома.
- Этническая принадлежность. Афроамериканцы и американцы мексиканского происхождения более подвержены метаболическому синдрому. Афро-американские женщины примерно на 60% чаще страдают этим синдромом, чем афроамериканские мужчины.
- Индекс массы тела (ИМТ) больше 25. ИМТ — это показатель жира в организме по сравнению с ростом и весом.
- В личном или семейном анамнезе диабет. Женщины, у которых был диабет во время беременности (гестационный диабет), или люди, у которых есть член семьи с диабетом 2 типа, подвержены большему риску метаболического синдрома.
- Курение
- История запоя
- Напряжение
- Менопауза в прошлом
- Диета с высоким содержанием жиров
- Сидячий образ жизни
Каковы симптомы метаболического синдрома?
Высокое кровяное давление, высокий уровень триглицеридов, избыточный вес или ожирение могут быть признаками метаболического синдрома. У людей с инсулинорезистентностью может быть черный акантоз. Это затемненные участки кожи на задней части шеи, в подмышечных впадинах и под грудью.Как правило, у людей нет симптомов.
Симптомы метаболического синдрома могут быть похожи на другие состояния здоровья. Обратитесь к своему врачу за диагнозом.
Как диагностируется метаболический синдром?
Экспертными организациями разработаны критерии диагностики метаболического синдрома. Критерии включают:
- Абдоминальное ожирение
- ИМТ выше 25
- Высокие триглицериды
- Низкий уровень холестерина ЛПВП
- Высокое кровяное давление или использование лекарств для снижения кровяного давления
- Высокий уровень глюкозы в крови натощак
- Повышенная свертываемость крови.Это означает, что у вас в плазме больше активатора плазминогена и фибриногена, которые вызывают свертывание крови.
- Инсулинорезистентность. Это означает, что у вас диабет 2 типа, нарушение глюкозы натощак или нарушение толерантности к глюкозе. Тест на нарушение толерантности к глюкозе измеряет реакцию организма на сахар.
Каждая организация имеет свои собственные рекомендации по использованию вышеуказанных критериев для диагностики метаболического синдрома.
Как лечится метаболический синдром?
Ваш лечащий врач подберет для вас лучшее лечение на основе:
- Сколько вам лет
- Ваше общее и прошлое здоровье
- Как вы больны
- Насколько хорошо вы справляетесь с конкретными лекарствами, процедурами и терапией
- Ожидаемый срок действия состояния
- Ваше мнение или предпочтение
Поскольку метаболический синдром увеличивает риск развития более серьезных долгосрочных (хронических) состояний, лечение очень важно.Без лечения у вас могут развиться сердечно-сосудистые заболевания и диабет 2 типа. Другие состояния, которые могут развиться в результате метаболического синдрома, включают:
- Синдром поликистозных яичников (СПКЯ)
- Жирная печень
- Холестериновые камни в желчном пузыре
- Астма
- Проблемы со сном
- Некоторые формы рака
Вот виды лечения, которые могут быть рекомендованы при метаболическом синдроме.
Управление стилем жизни
Лечение обычно предполагает изменение образа жизни.Это означает похудеть, поработать с диетологом, чтобы изменить свой рацион, и больше заниматься физическими упражнениями. Похудение увеличивает холестерин ЛПВП («хороший») и снижает холестерин ЛПНП («плохой») и триглицериды. Похудение также может снизить риск диабета 2 типа.
Потеря даже небольшого веса может снизить артериальное давление и повысить чувствительность к инсулину. Это также может уменьшить количество жира вокруг вашего живота. Диета, поведенческое консультирование и физические упражнения снижают факторы риска в большей степени, чем диета сама по себе.
Другие изменения в образе жизни включают отказ от курения и сокращение количества употребляемого алкоголя.
Диета
Изменения в диете важны для лечения метаболического синдрома. Согласно AHA, лечение инсулинорезистентности является ключом к изменению других факторов риска. В общем, лучший способ лечить инсулинорезистентность — это похудеть и повысить физическую активность. Вы можете сделать это, выполнив следующие действия:
- Включите в свой рацион разнообразные продукты.
- Используйте здоровые жиры. Полиненасыщенные и мононенасыщенные жиры могут помочь сохранить здоровье вашего сердца. Эти полезные жиры содержатся в орехах, семенах и некоторых типах масел, таких как оливковое, сафлоровое и рапсовое.
- Вместо белого риса и белого хлеба выбирайте цельнозерновые, такие как коричневый рис и цельнозерновой хлеб. Цельнозерновые продукты богаты питательными веществами по сравнению с более обработанными продуктами. Цельные зерна содержат больше клетчатки, поэтому организм медленнее их усваивает. Они не вызывают резкого скачка инсулина, который может вызвать чувство голода и тягу к еде.В рекомендациях Министерства сельского хозяйства США по питанию на 2015-2020 годы рекомендуется, чтобы по крайней мере половина ваших зерен была цельнозерновой.
- Ешьте больше фруктов и овощей. Согласно рекомендациям по питанию на 2015-2020 годы, человек, соблюдающий диету в 2000 калорий в день, должен есть 2,5 чашки овощей и 2 чашки фруктов в день. Это количество будет варьироваться в зависимости от того, сколько калорий вам нужно. Обязательно выбирайте разнообразные фрукты и овощи. В разных фруктах и овощах разное количество и разные типы питательных веществ.
- Когда вы едите вне дома, возьмите часть еды в ресторане домой. Когда вы обедаете вне дома или заказываете еду на вынос, попросите коробку на вынос или избегайте выбора большого размера при заказе. Во многих ресторанах порции слишком велики для одного человека, поэтому подумайте о том, чтобы разделить основное блюдо. Или закажите закуску вместо основного блюда из основного меню.
- Внимательно читайте этикетки на продуктах. Обратите особое внимание на количество порций в продукте и размер порции. Если на этикетке указано, что порция составляет 150 калорий, но количество порций в контейнере равно 3, и вы съедаете весь контейнер, вы получаете 450 калорий.Выбирайте продукты с низким содержанием сахара.
Упражнение
Упражнения помогают людям с избыточным весом или ожирением, помогая сохранить и прибавить мышечную массу или мышечную ткань, одновременно теряя жир. Это также помогает вам похудеть быстрее, чем просто придерживаться здоровой диеты, потому что мышечная ткань быстрее сжигает калории.
- Ходьба — отличное упражнение практически для всех. Начните медленно, ходя по 30 минут в день несколько дней в неделю. Постепенно добавляйте больше времени, чтобы вы ходили дольше в течение большей части недели.
- Физические упражнения снижают артериальное давление и помогают предотвратить диабет 2 типа. Упражнения также помогают вам чувствовать себя лучше эмоционально, снижают аппетит, улучшают сон, повышают гибкость и снижают уровень холестерина ЛПНП.
- Поговорите со своим врачом перед началом любой программы упражнений.
Медицина
Людям, страдающим метаболическим синдромом или входящим в группу риска, может потребоваться лечение лекарствами. Это особенно верно, если диета и другие изменения в образе жизни не повлияли.Ваш врач может прописать лекарство, которое поможет снизить артериальное давление, улучшить метаболизм инсулина, снизить уровень холестерина ЛПНП и повысить уровень холестерина ЛПВП, увеличить потерю веса или некоторые комбинации этих факторов.
Хирургия похудания
Операция по снижению веса (бариатрическая хирургия) — эффективное лечение патологического ожирения у людей, которые не смогли похудеть с помощью диеты, физических упражнений или лекарств. Это также может помочь людям с меньшим ожирением, но имеющим серьезные осложнения из-за ожирения.
- Исследования показали, что операция обходного желудочного анастомоза помогает снизить артериальное давление, уровень холестерина и массу тела через год после процедуры.
- Операцию по снижению веса можно проводить несколькими способами, но все они либо вызывают нарушение всасывания, либо ограничивают их, либо являются комбинацией обоих. Процедуры, связанные с нарушением всасывания, изменяют работу пищеварительной системы. Ограничительные процедуры — это те, которые значительно уменьшают размер желудка. Тогда в желудке будет меньше еды, но пищеварительные функции останутся нетронутыми.
Каковы осложнения метаболического синдрома?
Метаболический синдром значительно повышает риск развития диабета, сердечных заболеваний, инсульта или всех трех.
Могу ли я предотвратить метаболический синдром?
Лучший способ предотвратить метаболический синдром — поддерживать здоровый вес, правильно питаться и быть физически активным. В вашем рационе должно быть мало соли, сахара, твердых жиров и очищенных зерен.
Жизнь с метаболическим синдромом
Метаболический синдром — это пожизненное состояние, которое потребует изменений в вашем образе жизни.Если у вас уже есть сердечно-сосудистые заболевания или диабет, следуйте рекомендациям врача по лечению этих состояний.
Изменения образа жизни, связанные с управлением метаболическим синдромом, включают:
- Здоровое питание
- Физическая активность и упражнения
- Отказ от курения, если вы курите или употребляете другие табачные изделия
- Похудание при избыточном весе или ожирении
Основные сведения о метаболическом синдроме
- Метаболический синдром — это состояние, которое включает группу факторов риска, специфичных для сердечно-сосудистых заболеваний.
- Группа метаболических факторов включает абдоминальное ожирение, высокое кровяное давление, нарушение глюкозы натощак, высокие уровни триглицеридов и низкие уровни холестерина ЛПВП.
- Метаболический синдром значительно увеличивает риск развития диабета, сердечных заболеваний, инсульта или всех трех.
- Ведение и профилактика метаболического синдрома включают поддержание здорового веса, здоровое питание, отказ от сигарет и других табачных изделий и физическую активность.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты.Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как вы можете связаться с вашим поставщиком медицинских услуг, если у вас возникнут вопросы.
Половые различия при метаболическом синдроме: влияние на здоровье сердечно-сосудистой системы у женщин | Клиническая химия
Аннотация
ИСТОРИЯ ВОПРОСА:
Метаболический синдром — это клиническое состояние, характеризующееся наличием множества взаимосвязанных факторов риска диабета 2 типа и сердечно-сосудистых заболеваний. Характеристики компонентов включают дисгликемию, повышение артериального давления, повышение уровня триглицеридов, снижение концентрации холестерина ЛПВП и ожирение (в частности, абдоминальное ожирение).Биология, лежащая в основе, оптимальные диагностические критерии и клинические последствия после постановки диагноза стали предметом интенсивных дискуссий. Несмотря на эти разногласия, в настоящее время существует общее мнение о том, что наблюдаемая кластеризация факторов риска означает повышенный риск сердечно-сосудистых заболеваний.
СОДЕРЖАНИЕ:
Влияние пола на клиническое проявление и патофизиологию синдрома недооценивается и приобретает все большее значение, учитывая тревожный рост распространенности среди молодых женщин.В этом мини-обзоре будут освещены половые различия в эпидемиологии, этиологии, биологии и клиническом проявлении метаболического синдрома. В частности, ключевые половые различия включают различия в (а) распространенности дисгликемии, (б) распределении жира в организме, (в) размере и функции адипоцитов, (г) гормональной регуляции массы тела и ожирения и (д) влиянии эстрогенов. снижение кластеризации факторов риска.
РЕЗЮМЕ:
Накопленные и появляющиеся данные убедительно демонстрируют, что существует значительная неоднородность между мужчинами и женщинами, у которых развивается метаболический синдром, в значительной степени связанная с гормональной регуляцией распределения жира в организме и сопутствующими метаболическими нарушениями.
От начала до кодифицированных клинических критериев
В 1988 году в своей основополагающей лекции о присуждении премии Бантинг Ривен (1) предположил, что резистентность к инсулину имеет фундаментальное значение в кластеризации аномалий, которые не только повышают риск диабета 2 типа, но и способствуют развитию сердечно-сосудистых заболеваний. Он предположил, что потеря или нарушение действия инсулина и компенсаторная гиперинсулинемия были связующим фактором для состояния, которое он назвал синдромом X.С того времени множество опубликованных данных показали, что инсулинорезистентность, обнаруживаемая различными методами, действительно является ключевым фактором, связанным с кластеризацией повышенного уровня глюкозы в крови, избыточного жира в организме, повышения артериального давления и аномалий холестерина, которые, альтернативно, был назван смертельным квартетом , синдромом инсулинорезистентности , кардиометаболическим синдромом , а сейчас чаще всего метаболическим синдромом .
Первое формализованное определение метаболического синдрома (МетС) было предложено в 1998 г. и окончательно доработано в 1999 г. консультативной группой ВОЗ по определению диабета (2, 3).Наличие инсулинорезистентности было подчеркнуто как основополагающий механизм, и требовалось доказательство инсулинорезистентности или дисгликемии. Либо центральное (оцениваемое по соотношению талии к бедрам), либо общее [оцениваемое по индексу массы тела (ИМТ)] ожирение квалифицируется как 1 из оставшихся 5 критериев. Поскольку большинство врачей не могут легко измерить прямые индексы инсулинорезистентности в рутинной клинической практике, потребовался упрощенный диагностический подход для скрининга и выявления с небольшими затратами лиц, у которых может быть синдром.С этой целью за последние 15 лет диагностические критерии были разработаны и одобрены различными организационными органами, включая Европейскую группу по изучению инсулинорезистентности (4), Национальную образовательную программу по холестерину (NCEP), Группа III по лечению взрослых (5, 6), Американский колледж эндокринологии (7), Международная федерация диабета (IDF) (8), а совсем недавно в 2009 г., предложив гармонизирующее определение, совместно с IDF, Национальным институтом сердца, легких и крови, Американским кардиологическим институтом. Ассоциация, Всемирная федерация здравоохранения, Международное общество атеросклероза и Международное общество изучения ожирения (9).Современные определения (Таблица 1) аналогичным образом включают гипергликемию (исключение измерения инсулинорезистентности), гипертонию и дислипидемию, с основным различием, является ли абдоминальное ожирение (определение IDF) обязательным и должны ли быть определены национальные или региональные точки отсечения окружности талии (WC). используется (IDF и согласованные определения). Теперь универсальная рекомендация (Таблица 1) измерять ОТ, а не ИМТ, отражает растущее количество доказательств критической роли центрального ожирения как альтернативного объединяющего механизма.
Последние диагностические критерии метаболического синдрома.
Таблица 1.Последние диагностические критерии метаболического синдрома.
| Компонент . | NCEP Группа лечения взрослых III (2002) . | Американская кардиологическая ассоциация / Национальный институт сердца, легких и крови (2005 г.) . | IDF (2005) . | Гармонизирующее определение (2009 г.) . |
|---|---|---|---|---|
| Глюкоза плазмы натощак | > 110 мг / дл (> 6,1 ммоль / л) | > 100 мг / дл (> 5,6 ммоль / л) или медикаментозное лечение повышенного уровня глюкозы | > 100 мг / дл (> 5,6 ммоль / л) или ранее диагностированный T2D | > 100 мг / дл (> 5,6 ммоль / л) или медикаментозное лечение повышенного уровня глюкозы |
| WC | > 40 дюймов (> 102 см) для мужчин; > 35 дюймов (> 88 см) для женщин | > 40 дюймов (> 102 см) для мужчин; > 35 дюймов (> 88 см) для женщин | Точки отсечения для этнических групп | Точки отсечки для конкретных групп населения и стран |
| Артериальное давление | > 130/85 мм рт. Ст. | > 130 мм рт. диастолической, или на антигипертензивной терапии у пациента с артериальной гипертензией в анамнезе | > 130 мм рт. ст. систолическое,> 85 мм рт. пациент с артериальной гипертензией в анамнезе | |
| TG | > 150 мг / дл (> 1.7 ммоль / л) | > 150 мг / дл (> 1,7 ммоль / л) | > 150 мг / дл (> 1,7 ммоль / л) | > 150 мг / дл (> 1,7 ммоль / л) |
| холестерин ЛПВП | <40 мг / дл (<1,0 ммоль / л) для мужчин; <50 мг / дл (<1,3 ммоль / л) для женщин | <40 мг / дл (<1,0 ммоль / л) для мужчин; <50 мг / дл (<1,3 ммоль / л) для женщин | <40 мг / дл (<1,0 ммоль / л) для мужчин; <50 мг / дл (<1,3 ммоль / л) для женщин | <40 мг / дл (<1.0 ммоль / л) для мужчин; <50 мг / дл (<1,3 ммоль / л) для женщин |
| Требования к диагностике | > 3 из вышеперечисленных компонентов | > 3 из вышеперечисленных компонентов | Центральное ожирение плюс> 2 других компонента | > 3 из вышеперечисленных компоненты |
| Компонент . | NCEP Группа лечения взрослых III (2002) . | Американская кардиологическая ассоциация / Национальный институт сердца, легких и крови (2005 г.) . | IDF (2005) . | Гармонизирующее определение (2009 г.) . |
|---|---|---|---|---|
| Глюкоза плазмы натощак | > 110 мг / дл (> 6,1 ммоль / л) | > 100 мг / дл (> 5,6 ммоль / л) или медикаментозное лечение повышенного уровня глюкозы | > 100 мг / дл (> 5,6 ммоль / л) или ранее диагностированный T2D | > 100 мг / дл (> 5,6 ммоль / л) или медикаментозное лечение повышенного уровня глюкозы |
| WC | > 40 дюймов (> 102 см) для мужчин; > 35 дюймов (> 88 см) для женщин | > 40 дюймов (> 102 см) для мужчин; > 35 дюймов (> 88 см) для женщин | Точки отсечения для этнических групп | Точки отсечки для конкретных групп населения и стран |
| Артериальное давление | > 130/85 мм рт. Ст. | > 130 мм рт. диастолической, или на антигипертензивной терапии у пациента с артериальной гипертензией в анамнезе | > 130 мм рт. ст. систолическое,> 85 мм рт. пациент с артериальной гипертензией в анамнезе | |
| TG | > 150 мг / дл (> 1.7 ммоль / л) | > 150 мг / дл (> 1,7 ммоль / л) | > 150 мг / дл (> 1,7 ммоль / л) | > 150 мг / дл (> 1,7 ммоль / л) |
| холестерин ЛПВП | <40 мг / дл (<1,0 ммоль / л) для мужчин; <50 мг / дл (<1,3 ммоль / л) для женщин | <40 мг / дл (<1,0 ммоль / л) для мужчин; <50 мг / дл (<1,3 ммоль / л) для женщин | <40 мг / дл (<1,0 ммоль / л) для мужчин; <50 мг / дл (<1,3 ммоль / л) для женщин | <40 мг / дл (<1.0 ммоль / л) для мужчин; <50 мг / дл (<1,3 ммоль / л) для женщин |
| Требования к диагностике | > 3 из вышеперечисленных компонентов | > 3 из вышеперечисленных компонентов | Центральное ожирение плюс> 2 других компонента | > 3 из вышеперечисленных компоненты |
Последние диагностические критерии метаболического синдрома.
| Компонент . | NCEP Группа лечения взрослых III (2002) . | Американская кардиологическая ассоциация / Национальный институт сердца, легких и крови (2005 г.) . | IDF (2005) . | Гармонизирующее определение (2009 г.) . |
|---|---|---|---|---|
| Глюкоза плазмы натощак | > 110 мг / дл (> 6,1 ммоль / л) | > 100 мг / дл (> 5,6 ммоль / л) или медикаментозное лечение повышенного уровня глюкозы | > 100 мг / дл (> 5,6 ммоль / л) или ранее диагностированный T2D | > 100 мг / дл (> 5.6 ммоль / л) или медикаментозное лечение повышенного уровня глюкозы |
| WC | > 40 дюймов (> 102 см) для мужчин; > 35 дюймов (> 88 см) для женщин | > 40 дюймов (> 102 см) для мужчин; > 35 дюймов (> 88 см) для женщин | Точки отсечения для этнических групп | Точки отсечки для конкретных групп населения и стран |
| Артериальное давление | > 130/85 мм рт. Ст. | > 130 мм рт. диастолической, или на антигипертензивной терапии у пациента с артериальной гипертензией в анамнезе | > 130 мм рт. ст. систолическое,> 85 мм рт. пациент с артериальной гипертензией в анамнезе | |
| TG | > 150 мг / дл (> 1.7 ммоль / л) | > 150 мг / дл (> 1,7 ммоль / л) | > 150 мг / дл (> 1,7 ммоль / л) | > 150 мг / дл (> 1,7 ммоль / л) |
| холестерин ЛПВП | <40 мг / дл (<1,0 ммоль / л) для мужчин; <50 мг / дл (<1,3 ммоль / л) для женщин | <40 мг / дл (<1,0 ммоль / л) для мужчин; <50 мг / дл (<1,3 ммоль / л) для женщин | <40 мг / дл (<1,0 ммоль / л) для мужчин; <50 мг / дл (<1,3 ммоль / л) для женщин | <40 мг / дл (<1.0 ммоль / л) для мужчин; <50 мг / дл (<1,3 ммоль / л) для женщин |
| Требования к диагностике | > 3 из вышеперечисленных компонентов | > 3 из вышеперечисленных компонентов | Центральное ожирение плюс> 2 других компонента | > 3 из вышеперечисленных компоненты |
| Компонент . | NCEP Группа лечения взрослых III (2002) . | Американская кардиологическая ассоциация / Национальный институт сердца, легких и крови (2005 г.) . | IDF (2005) . | Гармонизирующее определение (2009 г.) . |
|---|---|---|---|---|
| Глюкоза плазмы натощак | > 110 мг / дл (> 6,1 ммоль / л) | > 100 мг / дл (> 5,6 ммоль / л) или медикаментозное лечение повышенного уровня глюкозы | > 100 мг / дл (> 5,6 ммоль / л) или ранее диагностированный T2D | > 100 мг / дл (> 5,6 ммоль / л) или медикаментозное лечение повышенного уровня глюкозы |
| WC | > 40 дюймов (> 102 см) для мужчин; > 35 дюймов (> 88 см) для женщин | > 40 дюймов (> 102 см) для мужчин; > 35 дюймов (> 88 см) для женщин | Точки отсечения для этнических групп | Точки отсечки для конкретных групп населения и стран |
| Артериальное давление | > 130/85 мм рт. Ст. | > 130 мм рт. диастолической, или на антигипертензивной терапии у пациента с артериальной гипертензией в анамнезе | > 130 мм рт. ст. систолическое,> 85 мм рт. пациент с артериальной гипертензией в анамнезе | |
| TG | > 150 мг / дл (> 1.7 ммоль / л) | > 150 мг / дл (> 1,7 ммоль / л) | > 150 мг / дл (> 1,7 ммоль / л) | > 150 мг / дл (> 1,7 ммоль / л) |
| холестерин ЛПВП | <40 мг / дл (<1,0 ммоль / л) для мужчин; <50 мг / дл (<1,3 ммоль / л) для женщин | <40 мг / дл (<1,0 ммоль / л) для мужчин; <50 мг / дл (<1,3 ммоль / л) для женщин | <40 мг / дл (<1,0 ммоль / л) для мужчин; <50 мг / дл (<1,3 ммоль / л) для женщин | <40 мг / дл (<1.0 ммоль / л) для мужчин; <50 мг / дл (<1,3 ммоль / л) для женщин |
| Требования к диагностике | > 3 из вышеперечисленных компонентов | > 3 из вышеперечисленных компонентов | Центральное ожирение плюс> 2 других компонента | > 3 из вышеперечисленных компоненты |
Независимо от того, является ли инсулинорезистентность или абдоминальное ожирение связующим фактором, с практической точки зрения, цель кодифицированного определения состоит в том, чтобы предоставить простые средства для идентификации людей, которые могут иметь клинический фенотип.Важно отметить, что, как и в случае любого клинического синдрома, существует спектр заболеваний, которые не полностью охватываются критериями, разработанными для использования практикующими врачами. Важно отметить, что другие неблагоприятные клинические признаки, не охватываемые диагностическими критериями, включают нарушение реактивности сосудов, измененный метаболизм жирных кислот, усиленный воспалительный ответ и протромботическое состояние.
Половые различия в распространенности метаболического синдрома
Распространенность МетС различается в зависимости от возраста, этнической принадлежности и пола, а также в соответствии с используемым определением и обследованным населением.Различный генетический фон, диета, уровни физической активности и уровни избыточного или недостаточного питания также влияют на распространенность как синдрома, так и его компонентов. Таким образом, обобщенные утверждения относительно половых различий в распространенности могут вводить в заблуждение из-за потенциального влияния этих многочисленных смешивающих факторов. Еще больше усложняет ситуацию то, что синдром может быть диагностирован всякий раз, когда достигается порог в 3 из 5 признаков. Следовательно, любая из 16 комбинаций факторов риска может дать диагноз, и оценки распространенности не делают различий между этими подтипами, распределение которых также может зависеть от пола и населения.Тем не менее, недавний анализ (10) Третьего национального исследования здоровья и питания (NHANES III, 1998–1994, критерии NCEP) в США показал, что в этом репрезентативном на национальном уровне исследовании абдоминальное ожирение было доминирующим признаком метаболического синдрома у женщин, тогда как Комбинации факторов риска были более разнообразными у мужчин. Наиболее частым кластером (16,7%) у молодых женщин был повышенный уровень триглицеридов (ТГ), низкий уровень холестерина ЛПВП и повышенный WC. У более молодых мужчин сочетание повышенного ТГ, низкого холестерина ЛПВП и артериальной гипертензии было наиболее частым (18.0%). Примечательно, что половые различия в распределении подтипов были в значительной степени устранены у пожилых людей (> 65 лет) в этой когорте, так что наиболее распространенный подтип, наличие всех 5 признаков, одинаково преобладал у пожилых мужчин и женщин. Эти наблюдения демонстрируют неоднородность внутри синдрома по подтипам, по возрасту и между полами. Является ли простое наличие или отсутствие синдрома, сумма факторов риска или уникальная комбинация факторов риска более оптимальной количественной оценкой кардиометаболического риска, не ясно из существующих данных и требует дальнейшего изучения.Некоторые исследователи предположили, что глобальный калькулятор MetS с переменными, рассматриваемыми как непрерывные факторы, может решить эту проблему (11).
Поскольку показатели ожирения продолжали расти, более свежие данные NHANES за 1999–2006 гг. (12) показывают, что в современную эпоху около 68 миллионов взрослых в США (общая распространенность 34,2%) страдают этим заболеванием с одинаковой распространенностью среди полов ( распространенность с поправкой на возраст 34,9% и 33,3% у мужчин и женщин соответственно). Хотя показатели распространенности увеличились во всех половых и возрастных группах, женщины, особенно молодые женщины, по всей видимости, страдают больше всего.Сравнительные данные исследований NHANES III (1988–1994 гг.) И NHANES 1999–2006 гг. Показаны на рис. 1. Наибольший рост распространенности MetS наблюдается у молодых женщин. Эти тенденции могут быть объяснены в значительной степени значительным увеличением абдоминального ожирения у обоих полов, где распространенность с поправкой на возраст выросла с 46,0% до 58,0% у женщин и с 30,4% до 41,1% у мужчин, но с сопутствующим увеличением гипертриглицеридемии и уровня глюкозы натощак. у женщин не наблюдается у мужчин.
(A), Повозрастная распространенность MetS среди взрослых в США в возрасте ≥20 лет в NHANES 1999–2006.(B), относительное изменение в процентах повозрастной распространенности MetS среди взрослого населения США между NHANES III (1988–1994) и NHANES 1999–2006. По материалам Mozumdar and Liguori (12).
Рис. 1.
Рис. 1.
(A), Повозрастная распространенность МетС среди взрослых в США в возрасте ≥20 лет в NHANES 1999–2006 гг. (B), относительное изменение в процентах повозрастной распространенности MetS среди взрослых в США между NHANES III (1988–1994) и NHANES 1999–2006. По материалам Mozumdar and Liguori (12).Половые различия в этиологии, биологии и клиническом проявлении MetS
Ключевые половые различия при метаболическом синдроме включают различия в (а) гликемических индексах, (б) распределении жира в организме, (в) размере и функции адипоцитов, (г) гормональной регуляции массы тела и ожирения и (д) влиянии снижение эстрогена при кластеризации факторов риска. Об этом мы поговорим ниже. Влияние расы / этнической принадлежности и связанный с ней генетический вклад в половые различия в метаболическом синдроме и сопутствующем сердечно-сосудистом риске выходит за рамки этого мини-обзора и является темой других специализированных обзоров (13, 14).
ПОЛОВЫЕ РАЗЛИЧИЯ В РАСПРОСТРАНЕНИИ ДИЗГЛИКЕМИИ
Диагноз аномального гомеостаза глюкозы у данного человека чаще всего ставится путем установления наличия нарушенной глюкозы натощак (IFG) и / или нарушенной толерантности к глюкозе (IGT). Однако очевидно, что IFG и IGT не являются взаимозаменяемыми и представляют собой метаболически различные аномалии, патофизиологические детерминанты которых не совпадают. Здоровое регулирование уровня глюкозы натощак зависит как от адекватных уровней базальной секреции инсулина, так и от чувствительности к инсулину в печени для контроля выработки глюкозы в печени, тогда как здоровый ответ на углеводную нагрузку требует быстрого всплеска секреции инсулина и адекватной чувствительности печени и мышц к инсулину для повышения поглощение глюкозы.В частности, IGT связан с периферической инсулинорезистентностью на уровне скелетных мышц, где происходит наибольшая утилизация глюкозы после приема пищи. В большинстве популяций IGT значительно более распространен, чем IFG, с ограниченным совпадением между этими категориями. Как в настоящее время установлено в нескольких различных популяциях, большинство людей с IGT не имеют IFG, а большинство с IFG не имеют IGT (15). Например, в исследуемой популяции NHANES III общая распространенность IGT составляла 14.9%, однако в этой группе только 1 из 4 имел сопутствующий IFG (16). Подобные различия отмечены в европейских, азиатских и других этнических группах (15, 17, 18).
Существуют также половые различия в распространенности IGT и IFG. Теперь также ясно из анализа исследовательских групп DECODE / DECODA (Эпидемиология диабета: совместный анализ диагностических критериев в Европе / Азии), включающего данные 13 европейских и 10 азиатских исследований, что IFG чаще встречается у мужчин, чем у женщин почти во всех странах. возрастные группы, обычно 1.В 5–3 раза выше у мужчин, но до 7–8 раз выше у мужчин в более старшем возрасте (50–70 лет). Напротив, распространенность IGT выше у женщин, за исключением лиц старше 60 лет в азиатских популяциях и старше 80 лет у европейцев (15). Хотя основное объяснение этих наблюдений еще предстоит выяснить, были задействованы половые различия в безжировой мышечной массе, висцеральное ожирение, различное влияние старения, влияние менопаузального перехода и измененная восприимчивость к индуцированной свободными жирными кислотами периферической инсулинорезистентности.Значения для скрининга весьма актуальны, поскольку более современные критерии диагностики MetS не включают IGT, что вызывает озабоченность относительно того, имеют ли текущие пороговые значения глюкозы равные возможности для выявления мужчин и женщин с синдромом.
ПОЛОВЫЕ РАЗЛИЧИЯ В РАСПРЕДЕЛЕНИИ ЖИРА В ТЕЛЕ
Номенклатура жировой ткани.
Хотя ожирение является фактором риска развития инсулинорезистентности, диабета 2 типа и сердечно-сосудистых заболеваний, не все пациенты с ожирением демонстрируют ожидаемые метаболические нарушения, несмотря на заметный избыток жира в организме. патогенная роль.Несмотря на большой интерес к количественной оценке региональных жировых отложений, консенсус по номенклатуре отсутствует. Одна классификационная схема (19), которая основана на данных изображений и использует анатомические ориентиры, предусматривает, что жировая ткань всего тела подразделяется на два основных компонента: подкожная жировая ткань (SAT; между дермой и апоневрозами или фасцией мышц) и внутренняя (включая висцеральную). жировая ткань, находящаяся в полостях тела. Висцеральная жировая ткань (ЖЖТ) из внутрибрюшинного и экстраперитонеального пространств брюшной и тазовой полости часто сочетается, но метаболические свойства и венозный отток различны.Только внутрибрюшинный НДС (в основном сальниковый и брыжеечный) дренируется воротной веной, что является центральной характеристикой гипотез, связывающих накопление НДС с кардиометаболическим заболеванием (20).
Половой диморфизм в распределении жира в организме.
Мужчины и женщины демонстрируют заметный половой диморфизм в распределении жировых отложений со значительными вариациями, которые могут быть исключительными для нашего вида (21). В своих основополагающих наблюдениях Вейг (22) ссылался на андроидное и гиноидное ожирение при описании накопления жировой ткани в верхней части тела (туловище и живот) у мужчин и нижней части тела (бедра и бедра) у женщин, соответственно.Телеологическое объяснение дифференциального распределения жира предположительно связано с давлением эволюционного и полового отбора, которое способствует хранению лишних калорий в разных депо. Однако точные биологические медиаторы, приводящие к топографическим различиям в распределении жировых отложений, еще не выяснены.
SAT анатомически и функционально отличается от НДС. Исследования, в которых использовались методы визуализации для измерения SAT, ясно показали, что субъекты с висцеральным ожирением (даже при отсутствии клинического ожирения) представляют собой подгруппу лиц, характеризующихся наиболее тяжелым состоянием инсулинорезистентности (23).Хотя как SAT, так и VAT связаны с более высокой распространенностью IFG, инсулинорезистентности, гипертонии и других характеристик MetS, несколько эпидемиологических исследований пришли к выводу, что VAT является более сильным коррелятом этих метаболических нарушений и сердечно-сосудистого риска (24, 25). Тем не менее, другие утверждали, что SAT может иметь защитный эффект (26, 27), и остается вероятным, что относительная нехватка SAT может быть сильным фактором кардиометаболического риска. В поддержку этой гипотезы недавние данные показывают, что высокое соотношение НДС / SAT может быть уникальным фактором риска, выходящим за рамки абсолютного количества жира (28).Данные о предполагаемых исходах в настоящее время недоступны, чтобы судить, какой показатель является оптимальным для прогнозирования будущих клинических событий.
Что касается половых различий при центральном ожирении, как показывают измерения компьютерной томографии, сумма НДС у мужчин почти в 2 раза выше, чем у женщин в пременопаузе (29). У мужчин начисление НДС обычно увеличивается с увеличением общего количества жира в организме, тогда как у женщин накопление НДС в меньшей степени зависит от общего ожирения. Было убедительно продемонстрировано, что даже после учета общей жировой массы у женщин в пременопаузе соотношение НДС к общему количеству жира в организме ниже, чем у мужчин.У женщин было меньше висцерального жира, несмотря на более высокий общий жир тела, ИМТ и абдоминальный SAT (30). Таким образом, женщины в пременопаузе накапливают значительное количество жира в организме до того, как наблюдается увеличение висцерального жира. Более того, было продемонстрировано, что при одинаковой окружности талии мужчины имеют больше НДС, чем женщины (31). Таким образом, сама по себе большая талия, хотя и удобная мера, может не быть точным показателем висцерального ожирения.
Хотя данные были противоречивыми из-за небольшого размера выборки и методологических проблем, несколько отчетов предполагают, что среди лиц с ожирением мужчины теряют относительно больше НДС, чем женщины, несмотря на аналогичную общую потерю веса тела.В относительно большом исследовании Кук и Росс (32) оценили 81 мужчину [средний (SD) возраст 44,3 (8,3) года] и 72 женщины [40,2 (6,7) года] с ИМТ> 27 кг / м 2 участвовавших в различных диетах и программах упражнений для похудения. Магнитно-резонансная томография всего тела проводилась для оценки состава тела до и после 12–16 недель вмешательства. Для данного снижения массы тела или WC мужчины испытали большее снижение НДС и меньшее снижение SAT даже после корректировки на базовые значения.Эти половые различия постепенно увеличивались с увеличением потери веса. Факторы, ответственные за эти наблюдения, требуют дальнейшего изучения, равно как и влияние типа вмешательства (ограничение калорийности по сравнению с упражнениями), однако эти данные и подтверждающие результаты более свежего метаанализа (33) предполагают, что у мужчин наблюдается большее сокращение висцерального жира и, возможно, большее. улучшение метаболического профиля по сравнению с женщинами, несмотря на аналогичный уровень потери веса.
ПОЛОВЫЕ РАЗЛИЧИЯ ПО РАЗМЕРАМ И ФУНКЦИЯМ АДИПОЦИТОВ
Объем любого заданного компартмента жировой ткани в значительной степени определяется размером и количеством адипоцитов.Однако наблюдается заметная индивидуальная вариация этих переменных. В целом, у обоих полов и во всех анатомических областях средний размер адипоцитов увеличивается с увеличением уровня ожирения, но достигает плато у лиц с выраженным ожирением (рис. 2) (23). Такое выравнивание размера адипоцитов при крайнем ожирении предполагает, что наличие больших адипоцитов может стимулировать пролиферацию адипоцитов, чтобы приспособиться к дополнительному увеличению веса. Теперь мы знаем, что секс является дополнительным модулятором клеточности жировой ткани в определенных анатомических точках.Ягодично-бедренные отделы женщин с ожирением содержат больше адипоцитов, чем у более стройных женщин, в зависимости от пола, что не наблюдается у мужчин (34). В соответствии с этим выводом, продольные исследования, проведенные во время набора веса, предполагают, что жировая ткань нижней части тела имеет тенденцию расширяться за счет гиперплазии у женщин, но за счет гипертрофии у мужчин, и, соответственно, при любом заданном уровне ожирения адипоциты SAT нижней части тела женщин имеют тенденцию к увеличению. крупнее мужчин. Эта взаимосвязь, по-видимому, специфична для депо в том смысле, что половые различия в размере абдоминальных адипоцитов SAT менее очевидны (23, 34).
Диаметр подкожных и сальниковых адипоцитов у мужчин и женщин в зависимости от категории ИМТ.
Рис. 2. Показано
Среднее (SE). В анализ были включены 54 мужчины и 207 женщин. # Статистически значимая разница депо в каждой группе ИМТ ( P <0,05). Статистически значимые половые различия в соответствующей группе ИМТ в каждом депо жировой ткани, ## P <0.05 и ### P <0,001. Статистически значимые различия по сравнению с группой с самым низким ИМТ для этого депо, * P <0,05 и ** P <0,001. Воспроизведено с разрешения Чернова и Депре (23).
Рис. 2.
Диаметр подкожных и сальниковых адипоцитов у мужчин и женщин в зависимости от категории ИМТ.
Среднее (SE) показано. В анализ были включены 54 мужчины и 207 женщин. # Статистически значимая разница депо в каждой группе ИМТ ( P <0.05). Статистически значимые половые различия в соответствующей группе ИМТ в каждом депо жировой ткани, ## P <0,05 и ### P <0,001. Статистически значимые различия по сравнению с группой с самым низким ИМТ для этого депо, * P <0,05 и ** P <0,001. Воспроизведено с разрешения Чернова и Депре (23).
Что касается размера висцеральных адипоцитов, у женщин сальниковые адипоциты на 20–30% меньше, чем подкожные адипоциты брюшной полости в широком диапазоне уровней ожирения (рис.2). Интересно, что по мере того, как женщины достигают менопаузы, различия депо в размере адипоцитов уменьшаются из-за выраженного увеличения размера сальниковых клеток. Склонность женщин в постменопаузе к накоплению висцерального жира и наличие более крупных адипоцитов позволяют предположить, что снижение эстрогена может стимулировать гипертрофию адипоцитов в этом депо (35). У мужчин адипоциты отделов висцерального и брюшного подкожного жира имеют одинаковые размеры во всем диапазоне значений ожирения (рис. 2).
Размер адипоцитов является важным фактором, определяющим функцию и метаболическую активность адипоцитов, независимо от уровня ожирения.Размер адипоцитов тесно коррелирует с показателями инсулинорезистентности и изменениями липидного обмена, включая гидролиз липопротеинов, богатых триглицеридами, и синтез триглицеридов. Анализ популяций адипоцитов, разделенных по размеру клеток, показывает, что более крупные адипоциты имеют более высокие базальные и стимулированные скорости липолиза. Морфология адипоцитов также является важным детерминантом секреции адипокинов, при этом увеличение размера приводит к сдвигу в сторону преобладания провоспалительных адипокинов (36).Хотя потребуются дальнейшие исследования, поэтому половые различия в размере адипоцитов и метаболической функции могут способствовать развитию метаболического синдрома, распределения подтипов метаболического синдрома и сопутствующего кардиометаболического риска у мужчин и женщин.
ПОЛОВЫЕ РАЗЛИЧИЯ В ГОРМОНАЛЬНОЙ РЕГУЛЯЦИИ ВЕСА И ЖИРНОСТИ ТЕЛА
Масса тела регулируется сложным взаимодействием петель отрицательной обратной связи, которые характерны для большинства гомеостатических систем. К ним относятся периферические сигналы, называемые сигналами ожирения, такие как лептин, инсулин, а также эстроген, которые преобразуют гормональный фон в нейробиологические реакции.Сигналы действуют в головном мозге, в частности, в гипоталамусе, чтобы регулировать потребление пищи, расход энергии и, в конечном итоге, региональные и общие запасы жира в организме. Отрицательная обратная связь используется для поддержания относительно статичного общего уровня ожирения.
Лептин.
Лептин секретируется из жировой ткани прямо пропорционально массе жира тела и взаимодействует с рецепторами лептина в гипоталамусе и стволе мозга, где он вызывает мощный катаболический сигнал, препятствующий потреблению пищи, подавляя секрецию инсулина и увеличивая липолиз, термогенез и расход энергии. частично через взаимодействие с симпатической нервной системой.Экспрессия лептина выше в подкожных адипоцитах, чем в висцеральных адипоцитах. Более того, размер подкожных адипоцитов связан с концентрацией лептина в плазме независимо от общего ожирения, что позволяет предположить, что гиперлептинемия при ожирении, вероятно, является функцией как подкожной гипертрофии адипоцитов, так и гиперсекреции. Поскольку у женщин обычно больше подкожного жира, чем у мужчин, важным коррелятом является то, что сигнал ожирения, передаваемый в мозг, различается у мужчин и женщин и связан с распределением жира.Важно отметить, что регуляция активности лептина эстрогеном была предложена в качестве теоретической основы того, как женские половые гормоны регулируют распределение жира, то есть посредством стимуляции опосредованной лептином мобилизации липидов из висцеральных в подкожные жировые депо (37).
Инсулин.
Инсулин также считается сигналом катаболического ожирения, хотя и отличается от лептина несколькими важными способами. Инсулин секретируется β-клетками поджелудочной железы в ответ на повышение уровня глюкозы в крови.Инсулин — это 1 афферентный нервный вход, который предоставляет информацию о запасах калорий в жировой ткани и, в отличие от лептина, является лучшим маркером висцерального жира. Хотя концентрации обоих гормонов в плазме связаны с ожирением и метаболической активностью, инсулин менее стабилен, имеет более короткий период полувыведения (примерно 2–3 мин), чем у лептина (примерно 45 мин), и реагирует на заметные колебания концентраций глюкозы, а не более стабильная метаболическая активность адипоцитов.
Эстроген.
Эстрогены представляют собой класс структурно схожих, гормонально активных молекул, которые регулируют клеточные сигнальные пути, важные для пролиферации, дифференцировки и гомеостаза клеток, и составляют 1 основную группу женских половых гормонов. Эндогенными формами эстрогена являются 17β-эстрадиол (E 2 ), эстрон и эстриол, причем E 2 является основной физиологической формой. У женщин в пременопаузе эстроген выделяется в основном яичниками.Однако как у мужчин, так и у женщин эстрогены также образуются в результате периферической ароматизации в некоторых тканях, особенно в жирах. Периферические источники эстрогена особенно важны для мужчин и женщин в постменопаузе. Эстрогены в первую очередь проявляют свои физиологические эффекты через активацию 2 подтипов основных рецепторов эстрогена (ER), ERα и ERβ, которые принадлежат к семейству ядерных рецепторов факторов транскрипции, активируемых лигандом. Эстрогены также оказывают негеномное действие через локализованные на мембране ER.E 2 секреция и действие теперь вовлечены во множество процессов, участвующих в биологии адипоцитов и метаболизме глюкозы и липидов. Недавно было опубликовано несколько превосходных обзоров по этой теме (38, 39), с балансом данных, подтверждающих несколько важных метаболических функций, включая (а) анорексигенное действие посредством контроля центральной нервной системы пищевого поведения, (б) повышенное удаление глюкозы в скелетных мышцах. посредством воздействия на несколько белков в сигнальном пути инсулина и за счет увеличения транслокации переносчика глюкозы типа 4, (c) предотвращение накопления висцерального жира и снижение липогенной активности липопротеинлипазы в жировой ткани, и (d) антиапоптотические эффекты на β-клетки поджелудочной железы.В некоторых тканях, таких как жировая ткань, ERα и ERβ, по-видимому, оказывают противоположное действие, например, агонизм ERα снижает пролиферацию и гипертрофию адипоцитов, тогда как ERβ способствует разрастанию жировой ткани. Таким образом, было выдвинуто предположение, что дисбаланс соотношения ERα / ERβ может способствовать развитию MetS у женщин (38).
ВЛИЯНИЕ СОКРАЩЕНИЯ ЭСТРОГЕНОВ НА ВОЗНИКНОВЕНИЕ МНОЖЕСТВЕННЫХ ФАКТОРОВ РИСКА В MetS
Как подробно описано ранее (40), признаки метаболического синдрома (инсулинорезистентность, абдоминальное ожирение и дислипидемия) обычно проявляются при снижении эстрогена во время менопаузы.Как отмечалось выше, теперь мы знаем, что E 2 участвует во множестве механизмов, регулирующих распределение жира в организме и метаболизм глюкозы и липидов. Менопаузу лучше всего определить как прекращение менструаций на 12 месяцев подряд, при этом перименопауза состоит из периода нерегулярности менструального цикла и гормональной изменчивости, который длится в среднем 4 года и заканчивается через 1 год после последней менструации. Таким образом, метаболические и гормональные изменения менопаузы происходят в течение нескольких лет, переходя в период постменопаузы, и широко варьируются среди женщин.Напротив, колебания непродуктивных гормонов, продуцируемых щитовидной железой, паращитовидными железами и поджелудочной железой, заметные после менопаузы, считаются результатом хронологического старения без существенной связи с самой менопаузой (41).
Хотя женщины среднего возраста в среднем набирают примерно 0,55 кг (примерно 1 фунт) в год, этот эффект не зависит от менопаузы. Однако даже при отсутствии увеличения веса происходят постменопаузальные изменения распределения жира с преимущественным увеличением висцерального ожирения даже с учетом возраста и исходного общего ожирения.Лавджой и др. (35) продемонстрировали, что среди изначально здоровых женщин в пременопаузе, наблюдаемых при длительном наблюдении, у всех женщин с возрастом увеличивалась подкожная жировая ткань, независимо от статуса менопаузы, тогда как висцеральная жировая ткань увеличивалась только у женщин в постменопаузе и параллельно со снижением E 2 . Кроме того, было показано, что это увеличение висцерального жира положительно коррелирует с неблагоприятным воспалительным и тромботическим профилем и отрицательно коррелирует с концентрацией адипонектина (42).
Увеличение веса во время менопаузы является проблемой для многих женщин, так же как и представление о том, что гормональная терапия может повысить аппетит и тем самым усугубить набор веса. Однако несколько проспективных исследований показывают, что гормональная терапия не влияет на потребление энергии (43, 44), а метаанализ данных из 22 рандомизированных клинических испытаний не показал доказательств значительного увеличения веса или изменения ИМТ при применении только эстрогена или в комбинации с прогестином ( 45). Скорее, большинство рандомизированных контролируемых исследований показывают снижение центрального ожирения при менопаузальной гормональной терапии по сравнению с нелеченными женщинами (46, 47).
Накопление висцерального жира, если оно действительно происходит, обычно сопровождается инсулинорезистентностью, повышенными концентрациями свободных жирных кислот и секрецией частиц, содержащих аполипопротеин B, что приводит к гипертриглицеридемии и повышенной активности липазы печени. Этот каскад в конечном итоге приводит к преобладанию мелких плотных частиц ЛПНП и уменьшению количества крупных антиатерогенных частиц ЛПВП 2 . Похожая картина наблюдается с менопаузой, в которой состав частиц ЛПНП смещается от низкой распространенности небольших плотных атерогенных частиц ЛПНП у женщин в пременопаузе (10–13%) до 30–49% после менопаузы.Эти липидные изменения (повышенный уровень триглицеридов, низкий уровень холестерина ЛПВП и повышенный уровень малых плотных липопротеинов низкой плотности) указывают на повышенный риск сердечно-сосудистых заболеваний и способствуют увеличению числа женщин, у которых диагностирован метаболический синдром. Однако следует подчеркнуть, что недавние интервенционные испытания по повышению уровня холестерина ЛПВП привели либо к противоречивым, либо к разочаровывающим результатам, без снижения частоты возникновения ишемической болезни сердца, улучшения показателей смертности и, возможно, потенциального вреда (48). Эти результаты частично привели к смещению фокуса на клиническую оценку и определение функциональных возможностей ЛПВП, а не только на холестерин ЛПВП в плазме.В настоящее время терапевтические стратегии по устранению липидных аномалий, характерных для MetS, остаются недоказанными.
Исследования взаимосвязи между менопаузой и гипертонией были неоднозначными, показывая либо увеличение, либо отсутствие изменений систолического и диастолического артериального давления с поправкой на возраст. Однако оценка разницы артериального давления может быть затруднена началом антигипертензивной терапии с возрастом женщины. Тем не менее, несколько механизмов могут способствовать развитию гипертонии у женщин в постменопаузе, включая эндотелиальную дисфункцию, несоответствующую активацию ренин-ангиотензиновой и симпатической систем, окислительный стресс и медиаторы воспаления.На сегодняшний день мало исследований оценивали взаимосвязь между изменениями артериального давления и менопаузой таким образом, чтобы можно было разделить независимые эффекты возраста, состава тела и лечения артериального давления.
МетС и частота диабета и сердечно-сосудистых заболеваний у мужчин и женщин
Данные нескольких проспективных когорт и метаанализ (49) этих результатов теперь недвусмысленно демонстрируют, что MetS является надежным предиктором возникновения диабета. Хотя среди популяций существует значительная неоднородность, расчетный относительный риск при использовании любого из более поздних определений составляет примерно 3.5–5.0. Напротив, связь метаболического синдрома с сердечно-сосудистыми событиями более слабая, согласно недавнему метаанализу (50), предполагающему примерно двукратное увеличение риска. Данные в отношении модификации эффекта по полу немногочисленны, лишь в нескольких исследованиях показатели заболеваемости в зависимости от пола были получены с использованием аналогичных подходов к моделированию и того же определения синдрома. В этом отношении на рис. 3 показаны результаты метаанализа случайных эффектов, включающие результаты 5 основных проспективных когорт, которые предоставили результаты с разбивкой по полу, с аналогичной многопараметрической корректировкой, с определением NCEP для характеристики базового MetS.В рамках этих ограничений не наблюдается явной неоднородности частоты сердечно-сосудистых событий.
Связь МС с сердечно-сосудистыми событиями.
Рис. 3.
Результаты метаанализа случайных эффектов данных 5 когортных исследований. Все коэффициенты риска (HR) минимально скорректированы с учетом возраста, курения и общего холестерина или холестерина ЛПНП (кроме японского Suita). Размер каждой коробки пропорционален весу (метод обратной дисперсии) каждого исследования.При метарегрессионном анализе сдерживающего эффекта пола не было обнаружено значительного эффекта ( P = 0,47) и значимой гетерогенности при объединении результатов по полу ( I 2 = 30,5%; Q статистика = 13,5 , P = 0,14). Ссылки: Hoorn [Dekker et al. (51)], японская Хисаяма [Ninomiya et al. (52)], японский Suita [Kokubo et al. (53)], корейские HPC [Hwang et al. (54)] и MESA [Hari et al. (55)].
Рис. 3.
Связь MetS с сердечно-сосудистыми событиями.
Результаты метаанализа случайных эффектов данных 5 когортных исследований. Все коэффициенты риска (HR) минимально скорректированы с учетом возраста, курения и общего холестерина или холестерина ЛПНП (кроме японского Suita). Размер каждой коробки пропорционален весу (метод обратной дисперсии) каждого исследования. При метарегрессионном анализе смягчающего эффекта пола не было обнаружено значительного эффекта ( P = 0,47) и значимой гетерогенности при объединении результатов по полу ( I 2 = 30.5%; Q статистика = 13,5, P = 0,14). Ссылки: Hoorn [Dekker et al. (51)], японская Хисаяма [Ninomiya et al. (52)], японский Suita [Kokubo et al. (53)], корейские HPC [Hwang et al. (54)] и MESA [Hari et al. (55)].
Заключение
Имеющиеся в настоящее время данные подтверждают специфические для пола патофизиологические различия в MetS, возникающие из-за нескольких факторов, включая различия в распространенности дисгликемии и распределении подтипов MetS, разделении жира и биологии адипоцитов, гормональной регуляции массы тела и ожирения, а также заметных эффектах эстрогена.Тем не менее, данные о клиническом значении этой неоднородности в отношении сердечно-сосудистого риска остаются недостаточно изученными, и синдром по-прежнему рассматривается в основном как единое целое независимо от пола. Растущее число молодых женщин, страдающих этим заболеванием, подчеркивает необходимость дальнейшего изучения механизмов, зависящих от пола, и индивидуальных методов лечения для снижения долгосрочного кардиометаболического риска. Приносит ли МетС в совокупность дополнительный риск, помимо отдельных компонентов, остается активной областью дискуссий, которая может быть решена путем дальнейшего уточнения измеримых показателей абдоминального ожирения высокого риска.Важно отметить, что в этой области, как подчеркивается в этом обзоре, необходимо учитывать половые различия в этиологических факторах как развития, так и хронического прогрессирования синдрома.
Список литературы
1.Ривен
GM
.Лекция Бантинга 1988. Роль инсулинорезистентности в болезнях человека
.Диабет
1988
;37
:1595
—607
.2.Альберти
кг
,Zimmet
PZ
.Определение, диагностика и классификация сахарного диабета и его осложнений. Часть 1. Диагностика и классификация сахарного диабета. Предварительный отчет консультации ВОЗ
.Diabet Med
1998
;15
:539
—53
.3.Всемирная организация здравоохранения
.Определение, диагностика и классификация сахарного диабета и его осложнений: отчет консультации ВОЗ: часть 1: диагностика и классификация сахарного диабета
.Женева
:Департамент эпиднадзора за неинфекционными заболеваниями, ВОЗ
;1999
.4.Балкау
B
,Charles
MA
.Комментарий к предварительному отчету консультации ВОЗ. Европейская группа по изучению инсулинорезистентности (EGIR)
.Diabet Med
1999
;16
:442
—3
. 5.Краткое изложение третьего отчета Группы экспертов Национальной образовательной программы по холестерину (NCEP) по обнаружению, оценке и лечению высокого уровня холестерина в крови у взрослых (Группа лечения взрослых III)
.JAMA
2001
;285
:2486
—97
.6.Grundy
SM
,Cleeman
JI
,Daniels
SR
,Donato
KA
,Eckel
RH
,00 Franklin
и другие. .Диагностика и лечение метаболического синдрома: научное заявление Американской кардиологической ассоциации / Национального института сердца, легких и крови
.Тираж
2005
;112
:2735
—52
.7.Einhorn
D
,Reaven
GM
,Cobin
RH
,Ford
E
,Ganda
OP
,Handelsman
Y и другие. .
Заявление о позиции Американского колледжа эндокринологии в отношении синдрома инсулинорезистентности
.Endocr Pract
2003
;9
:237
—52
.8.Альберти
кг
,Zimmet
P
,Shaw
J
.Метаболический синдром: новое мировое определение
.Ланцет
2005
;366
:1059
—62
.9.Alberti
KG
,Eckel
RH
,Grundy
SM
,Zimmet
PZ
,Cleeman
JI
000000 Donato000Donato
000Donato и другие. .
Гармонизация метаболического синдрома: совместное промежуточное заявление целевой группы Международной федерации диабета по эпидемиологии и профилактике; Национальный институт сердца, легких и крови; Американская Ассоциация Сердца; Всемирная федерация сердца; Международное общество атеросклероза; и Международная ассоциация по изучению ожирения
.Тираж
2009
;120
:1640
—5
.10.Кук
JL
,Ардерн
CI
.Возрастные и половые различия в кластеризации факторов метаболического синдрома: связь с риском смертности
.Уход за диабетом
2010
;33
:2457
—61
.11.Despres
JP
,Lemieux
I
,Bergeron
J
,Pibarot
P
,Mathieu
P
,Larose
и другие. .Абдоминальное ожирение и метаболический синдром: вклад в глобальный кардиометаболический риск
.Артериосклер Тромб Васк Биол
2008
;28
:1039
—49
.12.Mozumdar
A
,Liguori
G
.Устойчивое увеличение распространенности метаболического синдрома среди взрослых в США: от NHANES III до NHANES 1999–2006
.Уход за диабетом
2011
;34
:216
—9
. 13.Razzouk
L
,Muntner
P
.Этнические, половые и возрастные различия у пациентов с метаболическим синдромом
.Curr Hypertens Rep
2009
;11
:127
—32
. 14.Скважины
JC
.Этническая изменчивость ожирения, бережливые фенотипы и кардиометаболический риск: рассмотрение всего диапазона этнической принадлежности, в том числе смешанной этнической принадлежности
.Obes Ред.
.2012
;13
Дополнение 2
:14
—29
.15.Unwin
N
,Shaw
J
,Zimmet
P
,Alberti
KG
.Нарушение толерантности к глюкозе и нарушение гликемии натощак: текущий статус определения и вмешательства
.Диабет Мед
2002
;19
:708
—23
. 16.Harris
MI
,Eastman
RC
,Cowie
CC
,Flegal
KM
,Eberhardt
MS
.Сравнение диагностических категорий диабета среди населения США в соответствии с диагностическими критериями Американской диабетической ассоциации 1997 г. и Всемирной организацией здравоохранения 1980–1985 гг.
.Diabetes Care
1997
;20
:1859
—62
. 17.Толерантность к глюкозе и смертность: сравнение диагностических критериев ВОЗ и Американской ассоциации диабета. Исследовательская группа DECODE. Европейская группа эпидемиологии диабета. Эпидемиология диабета: совместный анализ диагностических критериев в Европе
.Ланцет
1999
;354
:617
—21
. 18.Ko
GT
,Chan
JC
,Woo
J
,Cockram
CS
.Использование диагностических критериев диабета Американской диабетической ассоциации 1997 г. среди населения Гонконга в Китае
.Diabetes Care
1998
;21
:2094
—7
. 19.Shen
W
,Wang
Z
,Punyanita
M
,Lei
J
,Sinav
A
,Kral
JG 9000 и другие. .
Количественная оценка жировой ткани методами визуализации: предлагаемая классификация
.Obes Res
2003
;11
:5
—16
.20.Бьорнторп
П
.Жировая ткань «Портал» как генератор факторов риска сердечно-сосудистых заболеваний и диабета
.Артериосклероз
1990
;10
:493
—6
. 21.Пруд
CM
.Эволюционный и функциональный взгляд на жировую ткань млекопитающих
.Proc Nutr Soc
1992
;51
:367
—77
. 22.Неясно
Дж
.Степень мужской дифференциации ожирения: фактор, определяющий предрасположенность к диабету, атеросклерозу, подагре и мочевой калькулезной болезни
.Am J Clin Nutr
1956
;4
:20
—34
.23.Черноф
A
,Despres
JP
.Патофизиология висцерального ожирения человека: обновление
.Physiol Rev
2013
;93
:359
—404
. 24.Fox
CS
,Massaro
JM
,Hoffmann
U
,Pou
KM
,Maurovich-Horvat
P
,Liu
и другие. .Компартменты висцеральной и подкожной жировой ткани брюшной полости: связь с факторами метаболического риска в исследовании Framingham Heart Study
.Тираж
2007
;116
:39
—48
. 25.Liu
J
,Fox
CS
,Hickson
DA
,May
WD
,Hairston
KG
,Carr
9000A HJ4
JJ4 9A
Влияние висцеральной и подкожной жировой ткани брюшной полости на кардиометаболические факторы риска: исследование Jackson Heart Study
.J Clin Endocrinol Metab
2010
;95
:5419
—26
. 26.Тран
TT
,Ямамото
Y
,Gesta
S
,Кан
CR
.Благоприятное влияние трансплантации подкожного жира на метаболизм
.Cell Metab
2008
;7
:410
—20
. 27.Porter
SA
,Massaro
JM
,Hoffmann
U
,Vasan
RS
,O’Donnel
CJ
,Fox CS
.
Подкожно-жировая клетчатка брюшной полости: защитное депо жира?
Уход за диабетом
2009
;32
:1068
—75
.28.Kaess
BM
,Pedley
A
,Massaro
JM
,Murabito
J
,Hoffmann
U
,Fox CS
.
Отношение висцерального жира к подкожному, показатель распределения жира в организме, является уникальным коррелятом кардиометаболического риска
.Диабетология
2012
;55
:2622
—30
,29.Квист
H
,Чоудхури
B
,Grangard
U
,Tylen
U
,Sjostrom
L
.Общий и висцеральный объемы жировой ткани, полученные на основе измерений с помощью компьютерной томографии у взрослых мужчин и женщин: прогнозные уравнения
.Am J Clin Nutr
1988
;48
:1351
—61
.30.Lemieux
S
,Prud’homme
D
,Bouchard
C
,Tremblay
A
,Despres
JP
.Половые различия в отношении накопления висцеральной жировой ткани к общей жирности тела
.Am J Clin Nutr
1993
;58
:463
—7
. 31.Кук
JL
,Lee
S
,Heymsfield
SB
,Ross
R
.Окружность талии и распределение жировой ткани живота: влияние возраста и пола
.Am J Clin Nutr
2005
;81
:1330
—4
. 32.Кук
JL
,Росс
R
.Влияние пола на общую и региональную потерю жира у мужчин и женщин с избыточным весом и ожирением
.Int J Obes (Lond)
2009
;33
:629
—34
. 33.Vissers
D
,Hens
W
,Taeymans
J
,Baeyens
JP
,Poortmans
J
,Van Gaal
.Влияние физических упражнений на висцеральную жировую ткань у взрослых с избыточным весом: систематический обзор и метаанализ
.PLoS One
2013
;8
:e56415
. 34.Чукалова
YD
,Koutsari
C
,Karpyak
MV
,Votruba
SB
,Wendland
E
, JensenРазмер подкожных адипоцитов и распределение жира в организме
.Am J Clin Nutr
2008
;87
:56
—63
.35.Lovejoy
JC
,шампанское
CM
,de Jonge
L
,Xie
H
,Smith
SR
.Увеличение висцерального жира и снижение расхода энергии во время менопаузального перехода
.Int J Obes (Лондон)
2008
;32
:949
—58
. 36.Skurk
T
,Alberti-Huber
C
,Herder
C
,Hauner
H
.Взаимосвязь между размером адипоцитов и экспрессией и секрецией адипокинов
.J Clin Endocrinol Metab
2007
;92
:1023
—33
0,37.Ши
H
,Клегг
DJ
.Половые различия в регуляции массы тела
.Physiol Behav
2009
;97
:199
—204
0,38.Баррос
RP
,Gustafsson
JA
.Рецепторы эстрогенов и метаболическая сеть
.Cell Metab
2011
;14
:289
—99
. 39.Faulds
MH
,Zhao
C
,Dahlman-Wright
K
,Gustafsson
JA
.Разнообразие действия половых стероидов: регуляция метаболизма посредством передачи сигналов эстрогена
.J Эндокринол
2012
;212
:3
—12
.40.Карр
MC
.Возникновение метаболического синдрома при климаксе
.J Clin Endocrinol Metab
2003
;88
:2404
—11
.41.Чахал
HS
,Дрейк
WM
.Эндокринная система и старение
.J Pathol
2007
;211
:173
—80
. 42.Lee
CG
,Carr
MC
,Murdoch
SJ
,Mitchell
E
,Woods
NF
,Wener
000 и другие. .Адипокины, воспаление и висцеральное ожирение в период менопаузального перехода: проспективное исследование
.J Clin Endocrinol Metab
2009
;94
:1104
—10
. 43.Reubinoff
BE
,Wurtman
J
,Rojansky
N
,Adler
D
,Stein
P
,Schenker
000 Brinker
0005Влияние заместительной гормональной терапии на вес, состав тела, распределение жира и потребление пищи у женщин в раннем постменопаузе: проспективное исследование
.Fertil Steril
1995
;64
:963
—8
. 44.Reimer
RA
,Debert
CT
,House
JL
,Poulin
MJ
.Диетические и метаболические различия у женщин в пременопаузе и в постменопаузе, принимающих или не принимающих заместительную гормональную терапию
.Physiol Behav
2005
;84
:303
—12
. 45.Norman
RJ
,Flight
IH
,Rees
MC
.Заместительная терапия эстрогенами и прогестагенами для женщин в перименопаузе и постменопаузе: вес и распределение жира в организме
.Кокрановская база данных Syst Rev
2000
;CD001018
. 46.Chen
Z
,Bassford
T
,Green
SB
,Cauley
JA
,Jackson
RD
,LaCroix
AZ
AZ и другие. .
Гормональная терапия в постменопаузе и состав тела: субисследование исследования эстрогена и прогестина в рамках Инициативы по охране здоровья женщин
.Am J Clin Nutr
2005
;82
:651
—6
. 47.Дэвис
SR
,Каштелу-Бранко
C
,Чедрауи
P
,Lumsden
MA
,Nappi
RE
,9000 9000 P99 9000 D, 9000 D, 9000 D
000 .Информация о прибавке в весе в период менопаузы
.Climacteric
2012
;15
:419
—29
. 48.Шах
ПК
.Джекил и Хайд из ЛПВП: липопротеин с раздвоением личности
.Eur Heart J
2013
;34
:3531
—4
. 49.Ford
ES
,Li
C
,Sattar
N
.Метаболический синдром и случайный диабет: текущее состояние доказательств
.Уход за диабетом
2008
;31
:1898
—904
.50.Mottillo
S
,Filion
KB
,Genest
J
,Joseph
L
,Pilote
L
,Poirier
P 9000 и другие. .
Метаболический синдром и риск сердечно-сосудистых заболеваний — систематический обзор и метаанализ
.J Am Coll Cardiol
2010
;56
:1113
—32
. 51.Dekker
JM
,Girman
C
,Rhodes
T
,Nijpels
G
,Stehouwer
CD
,Bouter
, HeineМетаболический синдром и 10-летний риск сердечно-сосудистых заболеваний в исследовании Hoorn
.Тираж
2005
;112
:666
—73
.52.Ninomiya
T
,Kubo
M
,Doi
Y
,Yonemoto
K
,Tanizaki
Y
,Rahman
и другие. .Влияние метаболического синдрома на развитие сердечно-сосудистых заболеваний среди населения Японии в целом: исследование Хисаяма
.Инсульт
2007
;38
:2063
—9
.53.Кокубо
Y
,Okamura
T
,Yoshimasa
Y
,Miyamoto
Y
,Kawanishi
K
, Kot4 и другие. .Влияние компонентов метаболического синдрома на частоту сердечно-сосудистых заболеваний среди городского населения Японии в целом: исследование Suita
.Hypertens Res
2008
;31
:2027
—35
.54.Hwang
YC
,Jee
JH
,Oh
EY
,Choi
YH
,Lee
MS
,Kim
LeeKW
, Kim
LeeKW
Метаболический синдром как предиктор сердечно-сосудистых заболеваний и диабета 2 типа у корейцев
.Int J Cardiol
2009
;134
:313
—21
.55.Hari
P
,Nerusu
K
,Veeranna
V
,Sudhakar
R
,Zalawadiya
S
,Ramesh
Гендерный сравнительный анализ различных определений метаболического синдрома и сердечно-сосудистого риска в многонациональном населении США
.Metab Syndr Relat Disord
2012
;10
:47
—55
.© 2014 Американская ассоциация клинической химии
Метаболический синдром
Что такое метаболический синдром?
Метаболический синдром — это когда у вас 3 или более проблем со здоровьем, которые повышают риск диабета, сердечных заболеваний и инсульта.Он также известен как синдром инсулинорезистентности. Его также называют «синдромом Х». Если у вас метаболический синдром, это означает, что у вас их 3 или более:
Абдоминальное ожирение. Это означает размер талии более 35 дюймов для женщин и более 40 дюймов для мужчин. Большой размер талии сильнее всего связан с метаболическим синдромом.
Высокое кровяное давление. Это означает артериальное давление 130/80 мм рт. Ст. Или выше.Нормальное артериальное давление менее 120/80 мм рт. Высокое кровяное давление напрямую связано с ожирением. Часто встречается у людей с инсулинорезистентностью.
Высокий уровень глюкозы в крови натощак. Это означает уровень 100 мг / дл или выше до лечения.
Высокий уровень триглицеридов. Это означает уровень более 150 мг / дл до лечения. Триглицериды — это тип жира в крови.
Низкий (хороший) холестерин ЛПВП. Это означает менее 40 мг / дл для мужчин и менее 50 мг / дл для женщин.
Каждый из них по-прежнему считается фактором риска, даже если вы лечитесь от него.
Что вызывает метаболический синдром?
Специалисты до конца не знают, что вызывает метаболический синдром. Связано несколько факторов. Ожирение и малоподвижный образ жизни добавляют факторов риска метаболического синдрома.К ним относятся высокий уровень холестерина, инсулинорезистентность и высокое кровяное давление. Эти факторы риска могут привести к сердечно-сосудистым заболеваниям и диабету 2 типа.
Метаболический синдром более вероятен, чем вы старше. Это может стать основным фактором риска сердечно-сосудистых заболеваний даже в большей степени, чем курение сигарет. Более высокие показатели ожирения могут быть связаны с более высокими показателями метаболического синдрома.
Инсулинорезистентность может быть причиной метаболического синдрома. Но специалисты не обнаружили прямой связи между двумя условиями.Гормональные изменения, вызванные хроническим стрессом, могут привести к абдоминальному ожирению, инсулинорезистентности и повышению липидов крови (триглицеридов и холестерина).
Другие факторы, которые могут привести к метаболическому синдрому, включают:
Генетические изменения способности человека расщеплять жиры (липиды) в крови
Воспаление от веществ, выделяемых жировыми клетками
Пожилой возраст
Проблемы распределения жира в организме
Кто подвержен риску метаболического синдрома?
Знание ваших факторов риска любого заболевания может помочь вам предпринять полезные действия.Это включает в себя изменение привычек и проверку вашего лечащего врача на наличие болезни.
Факторы риска, наиболее тесно связанные с метаболическим синдромом, включают:
Пожилой возраст
Быть афроамериканцем или американцем мексиканского происхождения
Быть афроамериканцем и женщиной
Индекс массы тела (ИМТ) выше 25
Сахарный диабет при беременности (гестационный диабет)
Наличие члена семьи с диабетом 2 типа
Курение
История запоя
Напряжение
Менопауза в прошлом
Диета с высоким содержанием жиров
Малоподвижный образ жизни
Каковы симптомы метаболического синдрома?
Обычно у людей нет симптомов.Но высокое кровяное давление, высокий уровень триглицеридов и избыточный вес могут быть признаками метаболического синдрома. У людей с инсулинорезистентностью может быть черный акантоз. Это затемненные участки кожи на задней части шеи, в подмышечных впадинах и под грудью.
Как диагностируется метаболический синдром?
Вам могут поставить диагноз метаболического синдрома, если у вас:
Как лечится метаболический синдром?
Ваш лечащий врач подберет для вас лучшее лечение на основе:
Сколько вам лет
Ваше общее состояние здоровья и прошлое состояние здоровья
Насколько вы больны
Насколько хорошо вы справляетесь с конкретными лекарствами, процедурами и терапией
Ваше мнение или предпочтение
Ниже приведены виды лечения метаболического синдрома.
Похудание
Похудение увеличивает холестерин ЛПВП («хороший») и снижает холестерин ЛПНП («плохой») и триглицериды. Похудение также может снизить риск диабета 2 типа.
Потеря даже небольшого веса может снизить артериальное давление и повысить чувствительность к инсулину. Это также может уменьшить количество жира вокруг вашего живота. Диета, поведенческое консультирование и физические упражнения снижают факторы риска в большей степени, чем одна диета.
Изменения образа жизни
Вам нужно будет отказаться от табака и сократить количество употребляемого алкоголя.Поговорите со своим лечащим врачом о том, как получить помощь в этих случаях.
Диетические изменения
Изменения в диете важны для лечения метаболического синдрома. Лечение инсулинорезистентности — ключ к изменению других факторов риска. Лучший способ вылечить инсулинорезистентность — похудеть и увеличить физическую активность. Вот здоровые способы изменить свой рацион:
Включите в свой рацион разнообразные продукты.
Используйте здоровые жиры.Полиненасыщенные и мононенасыщенные жиры могут помочь сохранить здоровье вашего сердца. Эти полезные жиры содержатся в орехах, семенах и некоторых типах масел, таких как оливковое, сафлоровое и рапсовое.
Вместо белого риса и белого хлеба выбирайте цельнозерновые, такие как коричневый рис и цельнозерновой хлеб. Цельнозерновые продукты богаты питательными веществами по сравнению с более обработанными продуктами. Цельные зерна содержат больше клетчатки, поэтому организм медленнее их усваивает.Они не вызывают резкого скачка инсулина, который может вызвать чувство голода и тягу к еде.
Ешьте больше фруктов и овощей. Ешьте 2,5 стакана овощей и 2 стакана фруктов в день. Это количество будет варьироваться в зависимости от того, сколько калорий вам нужно. Обязательно выбирайте разнообразные фрукты и овощи. В разных фруктах и овощах разное количество и разные типы питательных веществ.
Когда вы едите вне дома, возьмите часть еды в ресторане домой.Попросите коробку на вынос или избегайте выбора большого размера при заказе. Во многих ресторанах порции слишком велики для одного человека, поэтому подумайте о том, чтобы разделить основное блюдо. Или закажите закуску вместо основного блюда из основного меню.
Внимательно читайте этикетки на продуктах питания. Обратите особое внимание на количество порций в продукте и размер порции. Если на этикетке указано, что порция составляет 150 калорий, но количество порций в контейнере равно 3, и вы съедаете весь контейнер, вы получаете 450 калорий.Выбирайте продукты с низким содержанием сахара.
Упражнение
Упражнения помогают людям с избыточным весом или ожирением, помогая сохранить и увеличить мышечную ткань, одновременно сжигая жир. Это также помогает вам похудеть быстрее, чем просто следование здоровой диете. Это потому, что мышечная ткань быстрее сжигает калории.
Физические упражнения снижают артериальное давление и помогают предотвратить диабет 2 типа. Упражнения также помогают вам чувствовать себя лучше эмоционально, снижают аппетит, улучшают сон, повышают гибкость и снижают уровень холестерина ЛПНП.
Поговорите со своим врачом перед началом любой программы упражнений. Ходьба — отличное упражнение практически для всех. Начните медленно, ходя по 30 минут в день несколько дней в неделю. Постепенно добавляйте больше времени, чтобы вы ходили дольше в течение большей части недели.
Медицина
Людям, страдающим метаболическим синдромом или входящим в группу риска, может потребоваться лечение лекарствами. Это более вероятно, если диета и другие изменения образа жизни не помогли.Ваш лечащий врач может выписать лекарство по номеру:
Помогите снизить кровяное давление
Улучшить метаболизм инсулина
Понижает холестерин ЛПНП и повышает холестерин ЛПВП
Увеличение похудания
Хирургия похудания
Операция по снижению веса (бариатрическая хирургия) — это лечение патологического ожирения у людей, которые не смогли похудеть с помощью диеты, физических упражнений или лекарств.Это также может помочь людям с меньшим ожирением, но имеющим серьезные осложнения в результате ожирения.
Операцию по снижению веса можно провести несколькими способами. Типы хирургии: мальабсорбционная, рестриктивная или и то, и другое. Процедуры, связанные с нарушением всасывания, изменяют работу пищеварительной системы. Ограничительные процедуры значительно уменьшают размер желудка. Тогда желудок удерживает меньше пищи.
Какие возможные осложнения метаболического синдрома?
Большинство людей с метаболическим синдромом имеют инсулинорезистентность.Организм заставляет инсулин перемещать сахар (глюкозу) в клетки для использования в качестве энергии. Избыточная масса тела затрудняет реакцию клеток организма на инсулин. Если организм не может вырабатывать достаточно инсулина, чтобы преодолеть сопротивление, уровень сахара в крови повышается. Это диабет 2 типа. Метаболический синдром может быть началом диабета 2 типа.
Метаболический синдром значительно увеличивает риск:
Что я могу сделать, чтобы предотвратить метаболический синдром?
Лучший способ предотвратить метаболический синдром — это:
Поддерживайте здоровый вес
Соблюдайте здоровую диету
Будьте физически активными
В вашем рационе должно быть мало:
Соль
Сахар
Твердые жиры
Рафинированное зерно
Жизнь с метаболическим синдромом
Метаболический синдром — это пожизненное состояние, которое потребует изменений в вашем образе жизни.Если у вас уже есть сердечно-сосудистые заболевания или диабет, следуйте инструкциям врача по их лечению.
Изменения образа жизни для лечения метаболического синдрома включают:
Основные сведения о метаболическом синдроме
Метаболический синдром — это когда у вас 3 или более проблем со здоровьем, которые повышают риск диабета, сердечных заболеваний и инсульта.
Метаболический синдром более вероятен, чем вы старше.Это может стать основным фактором риска сердечно-сосудистых заболеваний перед курением сигарет. Более высокие показатели ожирения могут быть связаны с более высокими показателями метаболического синдрома.
Знание ваших факторов риска любого заболевания может помочь вам предпринять полезные действия.
Лечение может включать снижение веса, изменение диеты, упражнения и прием лекарств.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
Знайте причину вашего визита и то, что вы хотите.
Перед визитом запишите вопросы, на которые хотите получить ответы.
Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, какие бывают побочные эффекты.
Спросите, можно ли вылечить ваше состояние другими способами.
Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
Узнайте, как вы можете связаться со своим поставщиком медицинских услуг, если у вас возникнут вопросы.
Метаболический синдром | HealthLink BC
Обзор темы
Что такое метаболический синдром?
Метаболический синдром — это группа проблем со здоровьем, которые включают слишком много жира вокруг талии, повышенное кровяное давление, высокий уровень триглицеридов, повышенный уровень сахара в крови и низкий уровень холестерина ЛПВП.
В совокупности эта группа проблем со здоровьем увеличивает риск сердечного приступа, инсульта и диабета.
Что вызывает метаболический синдром?
Метаболический синдром вызван нездоровым образом жизни, который включает употребление слишком большого количества калорий, малоподвижный образ жизни и набор веса, особенно в области талии. Такой образ жизни может привести к инсулинорезистентности — состоянию, при котором организм не может нормально реагировать на инсулин. Если у вас инсулинорезистентность, ваше тело не может использовать инсулин должным образом, и уровень сахара в крови начнет повышаться.Со временем это может привести к диабету 2 типа.
Каковы симптомы?
Если у вас метаболический синдром, у вас одновременно есть несколько нарушений обмена веществ, включая ожирение (обычно вокруг талии), высокое кровяное давление, низкий уровень холестерина ЛПВП и резистентность к инсулину.
Почему метаболический синдром важен?
Этот синдром повышает риск ишемической болезни сердца (ИБС), даже сверх того, который вызван только высоким уровнем холестерина ЛПНП. сноска 1 Это также увеличивает риск диабета.
Что увеличивает ваши шансы на развитие метаболического синдрома?
Факторы, повышающие вероятность развития метаболического синдрома, включают: сноска 2, сноска 1
- Инсулинорезистентность. Это означает, что ваше тело не может правильно использовать инсулин.
- Абдоминальное ожирение. Это означает, что вокруг вашей талии слишком много жира.
- Возраст. Ваши шансы на развитие метаболического синдрома увеличиваются с возрастом.
- Недостаток активности.Если вы не занимаетесь спортом, у вас больше шансов на ожирение и развитие метаболического синдрома.
- Гормональный дисбаланс. Гормональное заболевание, такое как синдром поликистозных яичников (СПКЯ), состояние, при котором женский организм вырабатывает слишком много определенных гормонов, связано с метаболическим синдромом.
- Семейный анамнез диабета 2 типа. Наличие родителей или близких родственников с диабетом связано с метаболическим синдромом.
- Наличие в анамнезе сахарного диабета при беременности (гестационный диабет).
- Раса и этническая принадлежность. Люди из числа коренных народов, африканцев, выходцев из Латинской Америки, Азии и островов Тихого океана подвержены более высокому риску развития диабета 2 типа, чем белые.
Как диагностируется метаболический синдром?
Ваш врач может диагностировать метаболический синдром с помощью медицинского осмотра, вашей истории болезни и некоторых простых анализов крови.
Вам может быть поставлен диагноз метаболического синдрома, если у вас есть три или более факторов риска, перечисленных в таблице ниже. Примечание: Эти критерии были разработаны Национальным институтом сердца, легких и крови.В других организациях могут быть другие критерии диагностики.
Центральное ожирение или абдоминальное ожирение (измерение талии) | Определяющий уровень людей | 33333333 Мужчины: 94 см и более; женщины: 80 см и более | ||||||
|---|---|---|---|---|---|---|---|---|
Выходцы из Южной Азии | Мужчины: 90 см и более; женщины: 80 см и более | |||||||
Китайцы | Мужчины: 90 см и более; женщины: 80 см и более | |||||||
Японцы | Мужчины: 90 см и более; женщины: 80 см и более | |||||||
Лица южно- и центральноамериканского происхождения | Мужчины: 90 см и более; женщины: 80 см и более | |||||||
Коренные народы | Мужчины: 90 см и более; женщины: 80 см и более | |||||||
Лица африканского происхождения | Мужчины: 94 см и более; женщины: 80 см и более | |||||||
Люди восточно-средиземноморского и ближневосточного происхождения | Мужчины: 94 см и более; женщины: 80 см и более | |||||||
Плюс два из следующих | | |||||||
Триглицериды | Выше 1.7 ммоль / л | |||||||
Холестерин липопротеидов высокой плотности (ЛПВП) | Мужчины: менее 1,03 ммоль / л Женщины: менее 1,3 ммоль / л | |||||||
| 04 Артериальное давление 9 | Выше 130/85 мм рт. Основная цель лечения — снизить риск ишемической болезни сердца (ИБС) и диабета.Первые подходы к лечению метаболического синдрома:
Ссылки
КредитыТекущий по состоянию на: 29 июля 2019 г., Автор: Healthwise Staff По состоянию на 29 июля, 2019 Автор: Healthwise Staff Медицинский обзор: E. Грегори Томпсон, врач-терапевт и Брайан Д. О’Брайен, врач-терапевт, Адам Хусни, доктор медицины, семейная медицина, Кэтлин Ромито, доктор медицины, семейная медицина, и Дженнифер Хон, доктор медицины, эндокринология, диабет и метаболизм Гранди С.М. и др.(2005). Диагностика и лечение метаболического синдрома: научное заявление Американской кардиологической ассоциации / Национального института сердца, легких и крови. Тираж , 112 (17): 2735-2752. Дженест Дж (2015). Нарушения липопротеидов и сердечно-сосудистые заболевания. В DL Mann et al., Eds., Болезнь сердца Браунвальда: Учебник сердечно-сосудистой медицины , 10-е изд., Стр. 980-1000. Филадельфия: Сондерс. Метаболический синдром: основы практики, история вопроса, патофизиологияOlufadi R, Byrne CD.Клинико-лабораторная диагностика метаболического синдрома. Дж. Клин Патол . 2008 июнь 61 (6): 697-706. [Медлайн]. Эрнандес-Байшаули Дж., Кесада-Васкес С., Марин-Касадо Р. и др. Выявление ранних факторов риска заболеваний, связанных с метаболическим синдромом: новая эра с оценкой метаболомики ЯМР. Питательные вещества . 2020 18 марта. 12 (3): [Medline]. [Полный текст]. [Рекомендации] Альберти К.Г., Экель Р.Х., Гранди С.М. и др.Гармонизация метаболического синдрома: совместное промежуточное заявление Целевой группы Международной федерации диабета по эпидемиологии и профилактике; Национальный институт сердца, легких и крови; Американская Ассоциация Сердца; Всемирная федерация сердца; Международное общество атеросклероза; и Международная ассоциация по изучению ожирения. Тираж . 2009 20 октября. 120 (16): 1640-5. [Медлайн]. Tasali E, IP MS. Обструктивное апноэ сна и метаболический синдром: изменения метаболизма глюкозы и воспаление. Proc Am Thorac Soc . 2008 15 февраля. 5 (2): 207-17. [Медлайн]. Йонеда М., Ямане К., Джитсуики К. и др. Распространенность метаболического синдрома по сравнению с коренными японцами и американцами японского происхождения. Diabetes Res Clin Pract . 2008 Март 79 (3): 518-22. [Медлайн]. Гранди С.М., Климан Дж. И., Дэниэлс С. Р. и др. Диагностика и лечение метаболического синдрома: научное заявление Американской кардиологической ассоциации / Национального института сердца, легких и крови. Тираж . 2005, 25 октября. 112 (17): 2735-52. [Медлайн]. Хэнли А.Дж., Картер А.Дж., Уильямс К. и др. Прогнозирование сахарного диабета 2 типа с альтернативными определениями метаболического синдрома: Исследование инсулинорезистентного атеросклероза. Тираж . 2005 декабрь 13, 112 (24): 3713-21. [Медлайн]. Gami AS, Witt BJ, Howard DE, et al. Метаболический синдром и риск сердечно-сосудистых событий и смерти: систематический обзор и метаанализ продольных исследований. Дж. Ам Кол Кардиол . 2007 30 января. 49 (4): 403-14. [Медлайн]. Джованнуччи Э. Метаболический синдром, гиперинсулинемия и рак толстой кишки: обзор. Ам Дж. Клин Нутр . 2007 сентябрь 86 (3): s836-42. [Медлайн]. Xu H, Li X, Adams H, Kubena K, Guo S. Этиология метаболического синдрома и диетическое вмешательство. Int J Mol Sci . 2018 31 декабря, 20 (1): [Medline]. [Полный текст]. Sattar N, McConnachie A, Shaper AG и др.Может ли метаболический синдром предсказать сердечно-сосудистые заболевания и диабет? Данные результатов двух проспективных исследований. Ланцет . 7 июня 2008 г. 371 (9628): 1927-35. [Медлайн]. Нильссон П.М. Сердечно-сосудистый риск при метаболическом синдроме: факт или вымысел ?. Curr Cardiol Rep . 2007 9 ноября (6): 479-85. [Медлайн]. Гранди С.М. Метаболический синдром: фактор риска множественных сердечно-сосудистых заболеваний. Дж. Клин Эндокринол Метаб .2007 февраль 92 (2): 399-404. [Медлайн]. Cuspidi C, Sala C, Zanchetti A. Метаболический синдром и поражение органов-мишеней: роль артериального давления. Эксперт Rev Cardiovasc Ther . 2008 июн. 6 (5): 731-43. [Медлайн]. Serne EH, de Jongh RT, Eringa EC, et al. Дисфункция микрососудов: потенциальная патофизиологическая роль в метаболическом синдроме. Гипертония . 2007 июл.50 (1): 204-11. [Медлайн]. Alessi MC, Юхан-Ваге I.Метаболический синдром, гемостаз и тромбоз. Тромб Гемост . 2008 июнь 99 (6): 995-1000. [Медлайн]. Stehouwer CD, Генри Р.М., Феррейра И. Артериальная жесткость при диабете и метаболическом синдроме: путь к сердечно-сосудистым заболеваниям. Диабетология . 2008 апр. 51 (4): 527-39. [Медлайн]. Elnakish MT, Hassanain HH, Janssen PM, Angelos MG, Khan M. Возникающая роль оксидантного стресса в метаболическом синдроме и сердечно-сосудистых заболеваниях: важная роль Rac / NADPH-оксидазы. Дж. Патол . 2013 ноябрь 231 (3): 290-300. [Медлайн]. Юберо-Серрано Е.М., Дельгадо-Листа Дж., Пена-Ориуэла П. и др. Окислительный стресс связан с рядом компонентов метаболического синдрома: исследование LIPGENE. Эксперт Мол Мед . 2013 21 июня. 45: e28. [Медлайн]. [Полный текст]. Ogden CL, Carroll MD, Fryar CD, Flegal KM. Распространенность ожирения среди взрослых и молодежи: США, 2011-2014 гг. Краткий обзор данных NCHS .2015 1-8 ноября. [Медлайн]. Саклаен МГ. Глобальная эпидемия метаболического синдрома. Curr Hypertens Rep . 2018 26 февраля. 20 (2): 12. [Медлайн]. Goossens GH. Роль дисфункции жировой ткани в патогенезе инсулинорезистентности, связанной с ожирением. Физиологическое поведение . 2008 г. 23 мая. 94 (2): 206-18. [Медлайн]. Густафсон Б., Хаммарштедт А., Андерссон С.Х. и др. Воспаление жировой ткани: причина метаболического синдрома и атеросклероза. Артериосклер тромб Vasc Biol . 2007 27 ноября (11): 2276-83. [Медлайн]. Ланн Д., Леройт Д. Инсулинорезистентность как основная причина метаболического синдрома. Мед Клин Норт Ам . 2007 ноябрь 91 (6): 1063-77, viii. [Медлайн]. Despres JP, Lemieux I, Bergeron J, et al. Абдоминальное ожирение и метаболический синдром: вклад в глобальный кардиометаболический риск. Артериосклер тромб Vasc Biol . 2008 июн.28 (6): 1039-49. [Медлайн]. Туркоглу С., Думан Б.С., Гунай Д., Чагатай П., Озджан Р., Буюкдеврим А.С. Влияние абдоминального ожирения на инсулинорезистентность и компоненты метаболического синдрома: данные, подтверждающие, что ожирение является центральным признаком. Obes Surg . 13 октября 2003 г. (5): 699-705. [Медлайн]. Гольдбахер Э.М., Мэтьюз К.А. Связаны ли психологические характеристики с риском метаболического синдрома? Обзор литературы. Энн Бихав Мед . 2007 ноябрь-декабрь. 34 (3): 240-52. [Медлайн]. Sardinha A, Nardi AE. Роль тревоги в метаболическом синдроме. Medscape. Доступно на http://www.medscape.com/viewarticle/755474_4. Доступ: 4 декабря 2013 г. Гранди С.М. Пандемия метаболического синдрома. Артериосклер тромб Vasc Biol . 2008 апр. 28 (4): 629-36. [Медлайн]. Ford ES, Giles WH, Mokdad AH. Растущая распространенность метаболического синдрома среди U.С. взрослые. Уход за диабетом . 2004, 27 октября (10): 2444-9. [Медлайн]. Mozaffarian D, Benjamin EJ, Go AS, et al. Обновление статистики сердечных заболеваний и инсульта за 2016 г .: отчет Американской кардиологической ассоциации. Тираж . 2015 16 декабря. 133: [Medline]. [Полный текст]. Ловре Д., Мове-Джарвис Ф. Тенденции распространенности метаболического синдрома. JAMA . 2015 г., 1. 314 (9): 950. [Медлайн]. Hoang KC, Le TV, Wong ND.Метаболический синдром у жителей Восточной Азии. J Cardiometab Syndr . Осень 2007 года. 2 (4): 276-82. [Медлайн]. Hwang LC, Bai CH, Chen CJ. Распространенность ожирения и метаболического синдрома на Тайване. J Formos Med Assoc . 2006 августа 105 (8): 626-35. [Медлайн]. Nestel P, Lyu R, Low LP, et al. Метаболический синдром: недавняя распространенность среди населения Восточной и Юго-Восточной Азии. Азия Пак Дж. Клин Нутр . 2007. 16 (2): 362-7. [Медлайн]. Kohro T., Furui Y, Mitsutake N, et al. Японская национальная программа медицинского обследования и вмешательства, направленная на предотвращение обострения метаболического синдрома. Инт Сердце J . 2008 Март 49 (2): 193-203. [Медлайн]. Коловоу Г.Д., Анагностопулу К.К., Салпеа К.Д. и др. Распространенность метаболического синдрома в различных популяциях. Am J Med Sci . 2007 июнь 333 (6): 362-71. [Медлайн]. Hu G, Lindstrom J, Jousilahti P, et al.Растущая распространенность метаболического синдрома среди финских мужчин и женщин за последние десять лет. Дж. Клин Эндокринол Метаб . 2008 Март 93 (3): 832-6. [Медлайн]. Erem C, Hacihasanoglu A, Deger O, et al. Распространенность метаболического синдрома и связанных с ним факторов риска среди взрослых в Турции: исследование Trabzon MetS. Эндокринная . 2008 Февраль 33 (1): 9-20. [Медлайн]. Махадик SR, Deo SS, Mehtalia SD. Повышенная распространенность метаболического синдрома у азиатских индийцев, не страдающих ожирением — сравнение между городом и деревней. Расстройство отношений синдрома метаболизма . 2007 июн. 5 (2): 142-52. [Медлайн]. Мокан М, Галайда П, Придавкова Д и др. Распространенность сахарного диабета и метаболического синдрома в Словакии. Diabetes Res Clin Pract . 2008 августа 81 (2): 238-42. [Медлайн]. Малик М, Разиг С.А. Распространенность метаболического синдрома среди многонационального населения Объединенных Арабских Эмиратов: отчет национального опроса. Расстройство отношений синдрома метаболизма .Осень 2008 г. 6 (3): 177-86. [Медлайн]. Банерджи Д., Мисра А. Повышает ли польза термина «метаболический синдром» использование этнических критериев? Споры и предложения. Инт Дж. Обес (Лондон) . 2007 сентября 31 (9): 1340-9. [Медлайн]. Кларк LT, Эль-Атат Ф. Метаболический синдром у афроамериканцев: значение для предотвращения ишемической болезни сердца. Клин Кардиол . 2007 Апрель 30 (4): 161-4. [Медлайн]. Ford ES, Giles WH, Dietz WH.Распространенность метаболического синдрома среди взрослых в США: результаты третьего Национального исследования здоровья и питания. JAMA . 2002 16 января. 287 (3): 356-9. [Медлайн]. Ukegbu UJ, Castillo DC, Knight MG, et al. Метаболический синдром не выявляет метаболический риск у африканских мужчин, живущих в США. Diabetes Care . 2011 окт. 34 (10): 2297-9. [Медлайн]. [Полный текст]. Bentley-Lewis R, Koruda K, Seely EW. Метаболический синдром у женщин. Нат Клин Практик Метаб эндокринола . 2007 октября 3 (10): 696-704. [Медлайн]. Essah PA, Wickham EP, Nestler JE. Метаболический синдром при синдроме поликистозных яичников. Clin Obstet Gynecol . 2007 марта 50 (1): 205-25. [Медлайн]. Cussons AJ, Stuckey BG, Watts GF. Метаболический синдром и кардиометаболический риск при СПКЯ. Карр Диаб Реп . 2007 февраля, 7 (1): 66-73. [Медлайн]. Сюэ Ф, Михельс КБ.Диабет, метаболический синдром и рак груди: обзор имеющихся данных. Ам Дж. Клин Нутр . 2007 сентябрь 86 (3): s823-35. [Медлайн]. Рамос Р.Г., Олден К. Распространенность метаболического синдрома среди американских женщин детородного возраста. Am J Public Health . 2008 июнь 98 (6): 1122-7. [Медлайн]. Bhasin S, Jasjua GK, Pencina M, et al. Глобулин, связывающий половые гормоны, но не тестостерон, проспективно и независимо связан с возникающим метаболическим синдромом у мужчин: исследование сердца Фрамингема. Уход за диабетом . 2011 ноябрь 34 (11): 2464-70. [Медлайн]. [Полный текст]. Tsujimura A, Miyagawa Y, Takezawa K, et al. Является ли низкая концентрация тестостерона фактором риска метаболического синдрома у здоровых мужчин среднего возраста? Урология . 2013 Октябрь 82 (4): 814-9. [Медлайн]. De Ferranti SD, Osganian SK. Эпидемиология детского метаболического синдрома и сахарного диабета 2 типа. Диаб Васк Дис Рез . 2007 декабрь 4 (4): 285-96.[Медлайн]. Zimmet P, Alberti KG, Kaufman F, et al. Метаболический синдром у детей и подростков — консенсус IDF. Детский диабет . 2007 октября 8 (5): 299-306. [Медлайн]. Моррисон Дж. А., Форд Э. С., Штейнбергер Дж. Детский метаболический синдром. Минерва Мед . 2008 июнь 99 (3): 269-87. [Медлайн]. Уметани К., Кодама Ю., Накамура Т. и др. Высокая распространенность пароксизмальной фибрилляции предсердий и / или трепетания предсердий при метаболическом синдроме. Циркуляр J . 2007 февраль 71 (2): 252-5. [Медлайн]. Ватанабе Х., Танабе Н., Ватанабе Т., Дарбар Д., Роден Д.М., Сасаки С. Метаболический синдром и риск развития фибрилляции предсердий: исследование профилактической медицины Ниигата. Тираж . 2008 11 марта. 117 (10): 1255-60. [Медлайн]. Марон Б.А., Леопольд Дж. А., Хемнес, АР. Метаболический синдром, нейрогуморальная модуляция и легочная артериальная гипертензия. Br J Pharmacol .2020 Апрель 177 (7): 1457-71. [Медлайн]. [Полный текст]. Briand M, Lemieux I, Dumesnil JG, et al. Метаболический синдром отрицательно влияет на прогрессирование заболевания и прогноз при стенозе аорты. Дж. Ам Кол Кардиол . 6 июня 2006 г., 47 (11): 2229-36. [Медлайн]. Obunai K, Jani S, Dangas GD. Сердечно-сосудистая заболеваемость и смертность от метаболического синдрома. Мед Клин Норт Ам . 2007 ноябрь 91 (6): 1169-84, x. [Медлайн]. Mraovic B, Hipszer BR, Epstein RH, et al.Метаболический синдром увеличивает риск тромбоэмболии легочной артерии после артропластики тазобедренного и коленного суставов. Хорватский Мед J . 2013 Август 54 (4): 355-61. [Медлайн]. Towfighi A, Ovbiagele B. Метаболический синдром и инсульт. Карр Диаб Реп . 2008 Февраль 8 (1): 37-41. [Медлайн]. Air EL, Kissela BM. Диабет, метаболический синдром и ишемический инсульт: эпидемиология и возможные механизмы. Уход за диабетом . 2007 декабря 30 (12): 3131-40.[Медлайн]. Каллаган Б., Фельдман Э. Метаболический синдром и невропатия: терапевтические проблемы и возможности. Энн Нейрол . 2013 Сентябрь 74 (3): 397-403. [Медлайн]. [Полный текст]. Лидофский СД. Неалкогольная жировая болезнь печени: диагностика и связь с метаболическим синдромом и подходы к лечению. Карр Диаб Реп . 2008 г. 8 (1): 25-30. [Медлайн]. Котронен А, Ики-Ярвинен Х.Жирная печень: новый компонент метаболического синдрома. Артериосклер тромб Vasc Biol . 2008, 28 января (1): 27-38. [Медлайн]. Тарантино Г., Финелли С. А как насчет неалкогольной жировой болезни печени как нового критерия для определения метаболического синдрома ?. Мир J Гастроэнтерол . 2013 14 июня. 19 (22): 3375-84. [Медлайн]. [Полный текст]. Болье Л.М., Уитли Б.Р., Визнер Т.Ф. и др. Рак груди и метаболический синдром связаны через цикл ингибитора активатора плазминогена-1. Биологические исследования . 2007 октября, 29 (10): 1029-38. [Медлайн]. Hsing AW, Sakoda LC, Chua S. Jr. Ожирение, метаболический синдром и рак простаты. Ам Дж. Клин Нутр . 2007 сентябрь 86 (3): s843-57. [Медлайн]. Готтлиб А.Б., Данн Ф., Ментер А. Псориаз и метаболический синдром. J Лекарства Дерматол . 2008 июн. 7 (6): 563-72. [Медлайн]. Коэн А.Д., Шерф М., Видавский Л. и др. Связь между псориазом и метаболическим синдромом.Поперечное исследование. Дерматология . 2008. 216 (2): 152-5. [Медлайн]. Harding, A. Метаболический синдром резко повышает риск повторной преэклампсии. Новости Medscape от WebMD. 21 марта 2013 г. Доступно по адресу http://www.medscape.com/viewarticle/781185. Доступ: 26 марта 2013 г. Stekkinger E, Scholten R, van der Vlugt MJ, van Dijk AP, Janssen MC, Spaanderman ME. Метаболический синдром и риск рецидива преэклампсии: ретроспективное когортное исследование. БЖОГ . 2013 июл.120 (8): 979-86. [Медлайн]. Тейлор В.Х., Маккуин GM. Когнитивная дисфункция, связанная с метаболическим синдромом. Obes Ред. . 2007 Сентябрь 8 (5): 409-18. [Медлайн]. Яффе К. Метаболический синдром и снижение когнитивных функций. Curr Alzheimer Res . 2007 апр. 4 (2): 123-6. [Медлайн]. Новичок JW. Метаболический синдром и психические заболевания. Am J Manag Care .2007 13 ноября (7 приложение): S170-7. [Медлайн]. Fiedorowicz JG, Palagummi NM, Forman-Hoffman VL, et al. Повышенная распространенность ожирения, метаболического синдрома и факторов риска сердечно-сосудистых заболеваний при биполярном расстройстве. Психиатрия Энн Клин . 2008 июль-сен. 20 (3): 131-7. [Медлайн]. Эспозито К., Чиодини П., Капуано А., Колао А., Джульяно Д. Риск перелома и минеральная плотность костной ткани при метаболическом синдроме: метаанализ. Дж. Клин Эндокринол Метаб .2013 августа 98 (8): 3306-14. [Медлайн]. Джой Т., Лахири П., Поллекс Р.Л. и др. Генетика метаболического синдрома. Карр Диаб Реп . 2008 Апрель 8 (2): 141-8. [Медлайн]. Heima NE, Eekhoff EM, Oosterwerff MM, Lips PT, van Schoor NM, Simsek S. Функция щитовидной железы и метаболический синдром у пожилых людей: популяционное исследование. Eur J Эндокринол . 2013 Январь 168 (1): 59-65. [Медлайн]. Пуиг Дж. Г., Мартинес Массачусетс.Гиперурикемия, подагра и метаболический синдром. Curr Opin Rheumatol . 2008 20 марта (2): 187-91. [Медлайн]. Лам Дж. К., ИП МС. Обновленная информация об обструктивном апноэ во сне и метаболическом синдроме. Curr Opin Pulm Med . 2007 13 ноября (6): 484-9. [Медлайн]. [Рекомендации] Гофф Д.К. младший, Ллойд-Джонс Д.М., Беннетт Г. и др. Рекомендации ACC / AHA по оценке риска сердечно-сосудистых заболеваний, 2013 г .: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям. Тираж . 2014, 24 июня, 129 (25, приложение 2): S49-73. [Медлайн]. [Полный текст]. Welty FK, Alfaddagh A, Elajami TK. Устранение воспаления при метаболическом синдроме. Перевод статьи . 2016 Январь 167 (1): 257-80. [Медлайн]. Таппер Т., Гопалакришнан Г. Профилактика развития диабета у лиц с метаболическим синдромом. Мед Клин Норт Ам . 2007 ноябрь 91 (6): 1091-105, viii-ix. [Медлайн]. Джеймс П.А., Опарил С., Картер Б.Л. и др.Основанное на фактах руководство 2014 года по лечению высокого кровяного давления у взрослых: отчет членов комиссии, назначенных в Восьмой объединенный национальный комитет (JNC 8). JAMA . 2014 5 февраля. 311 (5): 507-20. [Медлайн]. Eckel RH, Jakicic JM, Ard JD, et al. Руководство AHA / ACC 2013 г. по управлению образом жизни для снижения риска сердечно-сосудистых заболеваний: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям. Дж. Ам Кол Кардиол .2014 июл 1. 63 (25, пт B): 2960-84. [Медлайн]. Jensen MD, Ryan DH, Apovian CM, et al. Руководство AHA / ACC / TOS, 2013 г., по лечению избыточной массы тела и ожирения у взрослых: доклад Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям и Общества ожирения. Дж. Ам Кол Кардиол . 2014 июл 1. 63 (25, часть B): 2985-3023. [Медлайн]. Kini S, Herron DM, Yanagisawa RT. Бариатрическая хирургия при патологическом ожирении — лекарство от метаболического синдрома ?. Мед Клин Норт Ам . 2007 ноябрь 91 (6): 1255-71, xi. [Медлайн]. Багри Х.С., Рагхавендран С., Карли Ф. Метаболический синдром и инсулинорезистентность: периоперационные соображения. Анестезиология . 2008 Март 108 (3): 506-23. [Медлайн]. Драгер Л.Ф., Тогейро С.М., Полоцкий В.Ю., Лоренци-Филхо Г. Обструктивное апноэ во сне: кардиометаболический риск при ожирении и метаболическом синдроме. Дж. Ам Кол Кардиол . 2013 авг 13.62 (7): 569-76. [Медлайн]. Шарма С.К., Агравал С., Дамодаран Д. и др. СИПАП при метаболическом синдроме у пациентов с синдромом обструктивного апноэ сна. N Engl J Med . 2011 декабрь 15. 365 (24): 2277-86. [Медлайн]. Сузуки Т., Хомма С. Лечение гипертонии и других факторов риска сердечно-сосудистых заболеваний у пациентов с метаболическим синдромом. Мед Клин Норт Ам . 2007 ноябрь 91 (6): 1211-23, x. [Медлайн]. Towne SP, Thara E.Уменьшают ли статины частота событий у пациентов с метаболическим синдромом ?. Curr Atheroscler Rep . 2008 10 февраля (1): 39-44. [Медлайн]. Nissen SE, Tardif JC, Nicholls SJ, et al. Влияние торцетрапиба на прогрессирование коронарного атеросклероза. N Engl J Med . 2007 29 марта. 356 (13): 1304-16. [Медлайн]. Cannon CP, Дански Х.М., Дэвидсон М. и др. Дизайн исследования DEFINE: определение эффективности и переносимости ингибирования CETP с помощью AnacEtrapib. Am Heart J . 2009 Октябрь 158 (4): 513-519.e3. [Медлайн]. Barter PJ, Rye KA. Есть ли роль фибратов в лечении дислипидемии при метаболическом синдроме? Артериосклер тромб Vasc Biol . 2008, 28 января (1): 39-46. [Медлайн]. Ито МК. Метаболический синдром: патофизиология, клиническая значимость и использование ниацина. Энн Фармакотер . 2004 Февраль 38 (2): 277-85. [Медлайн]. Stone NJ, Робинсон JG, Lichtenstein AH, et al.Руководство ACC / AHA 2013 г. по лечению холестерина в крови для снижения риска атеросклеротических сердечно-сосудистых заболеваний у взрослых: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям. Дж. Ам Кол Кардиол . 2014 июл 1. 63 (25, часть B): 2889-934. [Медлайн]. Чан DC, Уоттс Г.Ф., Барретт PH и др. Регулирующие эффекты ингибитора HMG CoA редуктазы и рыбьего жира на кинетику аполипопротеина B-100 у инсулинорезистентных тучных мужчин с дислипидемией. Диабет . 2002 августа 51 (8): 2377-86. [Медлайн]. Орчард Т.Дж., Темпроса М., Голдберг Р. и др. Влияние метформина и интенсивного изменения образа жизни на метаболический синдром: рандомизированное исследование Программы профилактики диабета. Энн Интерн Мед. . 2005, 19 апреля. 142 (8): 611-9. [Медлайн]. Nieuwdorp M, Stroes ES, Kastelein JJ. Нормализация метаболического синдрома с помощью фенофибрата, метформина или их комбинации. Метаб. Диабета, ожирения . 2007 ноября, 9 (6): 869-78. [Медлайн]. Derosa G, D’Angelo A, Ragonesi PD, et al. Метаболические эффекты пиоглитазона и розиглитазона у пациентов с диабетом и метаболическим синдромом, получавших метформин. Intern Med J . 2007 Февраль 37 (2): 79-86. [Медлайн]. Di Pino A, DeFronzo RA. Инсулинорезистентность и атеросклероз: последствия для инсулино-сенсибилизирующих агентов. Endocr Ред. .2019 декабрь 1. 40 (6): 1447-67. [Медлайн]. Bragt MC, Popeijus HE. Рецепторы, активируемые пролифератором пероксисом, и метаболический синдром. Физиологическое поведение . 2008 г. 23 мая. 94 (2): 187-97. [Медлайн]. [Рекомендации] Skyler JS, Bergenstal R, Bonow RO, et al. Интенсивный гликемический контроль и предотвращение сердечно-сосудистых событий: последствия испытаний диабета ACCORD, ADVANCE и VA: заявление о позиции Американской диабетической ассоциации и научное заявление Американского колледжа кардиологического фонда и Американской кардиологической ассоциации. Дж. Ам Кол Кардиол . 2009 20 января. 53 (3): 298-304. [Медлайн]. Shields TM, Hennekens CH. Лечение метаболического синдрома: аспирин. Endocrinol Metab Clin North Am . 2004 сентябрь 33 (3): 577-93, vii. [Медлайн]. Блаха М.Дж., Бансал С., Руф Р. и др. Практический «ABCDE» подход к метаболическому синдрому. Mayo Clin Proc . 2008 августа 83 (8): 932-41. [Медлайн]. Инь Дж, Чжан Х, Е Дж.Традиционная китайская медицина в лечении метаболического синдрома. Цели препарата для лечения иммунных расстройств Endocr Metab . 2008 июн.8 (2): 99-111. [Медлайн]. Холландер JM, Mechanick JI. Дополнительная и альтернативная медицина и лечение метаболического синдрома. J Am Diet Assoc . 2008 Март 108 (3): 495-509. [Медлайн]. Руидавец Дж. Б., Бонгард В., Даллонжвиль Дж. И др. Высокое потребление зерна, рыбы, молочных продуктов и их сочетаний связано с низкой распространенностью метаболического синдрома. J Epidemiol Community Health . 2007 Сентябрь 61 (9): 810-7. [Медлайн]. Mattei J, Bhupathiraju S, Tucker KL. Более высокая приверженность к диете, основанная на рекомендациях Американской кардиологической ассоциации, связана с более низкими шансами аллостатической нагрузки и метаболического синдрома у взрослых пуэрториканцев. J Nutr . 2013 ноябрь 143 (11): 1753-9. [Медлайн]. [Полный текст]. Эспозито К., Чиотола М., Джульяно Д. Средиземноморская диета и метаболический синдром. Мол Нутр Пищевой Рес . 2007 Октябрь, 51 (10): 1268-74. [Медлайн]. Буитраго-Лопес А., Сандерсон Дж., Джонсон Л. и др. Потребление шоколада и кардиометаболические расстройства: систематический обзор и метаанализ. BMJ . 2011 26 августа. 343: d4488. [Медлайн]. [Полный текст]. Лю Л., Ван И, Лам К.С. и др. Умеренное употребление вина для профилактики метаболического синдрома и связанных с ним медицинских осложнений. Цели препарата для лечения иммунных расстройств Endocr Metab .2008 июн.8 (2): 89-98. [Медлайн]. Чо С., Намкунг К., Шин М. и др. Сердечно-сосудистые защитные эффекты и клиническое применение ресвератрола. J Med Food . 2017 27 марта. [Medline]. Миллер А., Адели К. Диетическая фруктоза и метаболический синдром. Curr Opin Гастроэнтерол . 2008 24 марта (2): 204-9. [Медлайн]. Johnson RJ, Segal MS, Sautin Y, et al. Возможная роль сахара (фруктозы) в эпидемии гипертонии, ожирения и метаболического синдрома, диабета, заболеваний почек и сердечно-сосудистых заболеваний. Ам Дж. Клин Нутр . 2007 Октябрь, 86 (4): 899-906. [Медлайн]. Vrolix R, van Meijl LE, Mensink RP. Метаболический синдром в зависимости от гликемического индекса и гликемической нагрузки. Физиологическое поведение . 2008 г. 23 мая. 94 (2): 293-9. [Медлайн]. Юберо-Серрано Е.М., Дельгадо-Листа Дж., Тирни А.С. и др. Резистентность к инсулину определяет дифференцированный ответ на изменение диетического жира на факторы риска метаболического синдрома: исследование LIPGENE. Ам Дж. Клин Нутр . 2015 декабрь 102 (6): 1509-17. [Медлайн]. Робертс К.К., Хевенер А.Л., Барнард Р.Дж. Метаболический синдром и инсулинорезистентность: основные причины и модификация при тренировках. Компр Физиол . 2013 Январь 3 (1): 1-58. [Медлайн]. Fappa E, Yannakoulia M, Pitsavos C, et al. Вмешательство в образ жизни при лечении метаболического синдрома: можем ли мы улучшить соблюдение режима лечения ?. Питание .2008 24 марта (3): 286-91. [Медлайн]. Департамент здравоохранения и социальных служб, Центры по контролю и профилактике заболеваний. Физическая активность и здоровье: польза от физической активности. Доступно по адресу http://www.cdc.gov/physicalactivity/basics/pa-health/index.htm. Доступ: 26 декабря 2015 г. Broekhuizen LN, Boekholdt SM, Arsenault BJ, et al. Физическая активность, метаболический синдром и коронарный риск: проспективное популяционное исследование EPIC-Norfolk. Eur J Cardiovasc Назад Rehabil . 2011 Апрель 18 (2): 209-17. [Медлайн]. Шуваль К., Финли К.Э., Шартье К.Г., Баласубраманян Б.А., Габриэль К.П., Барлоу К.Э. Кардиореспираторная подготовка, потребление алкоголя и частота метаболического синдрома у мужчин. Медико-спортивные упражнения . 2012 ноябрь 44 (11): 2125-31. [Медлайн]. Hamilton MT, Hamilton DG, Zderic TW. Роль низкого расхода энергии и сидения при ожирении, метаболическом синдроме, диабете 2 типа и сердечно-сосудистых заболеваниях. Диабет . 2007 ноябрь 56 (11): 2655-67. [Медлайн]. [Рекомендации] Голдштейн Л.Б., Бушнелл С.Д., Адамс Р.Дж. и др. Рекомендации по первичной профилактике инсульта: руководство для медицинских работников Американской кардиологической ассоциации / Американской ассоциации инсульта. Ход . 2011 Февраль 42 (2): 517-84. [Медлайн]. Холл MH, Малдун MF, Дженнингс-младший, Buysse DJ, Флори JD, Манук С.Б. Самостоятельно сообщаемая продолжительность сна связана с метаболическим синдромом у взрослых людей среднего возраста. Сон . 2008 май. 31 (5): 635-43. [Медлайн]. [Полный текст]. Кавада Т., Оцука Т. Влияние сменной работы на развитие метаболического синдрома через 3 года у японских рабочих-мужчин. Arch Environ Occup Health . 2014. 69 (1): 55-61. [Медлайн]. McCall B. Ресвератрол способствует формированию костной ткани у мужчин с ожирением. Медицинские новости Medscape от WebMD. Доступно на http://www.medscape.com/viewarticle/833807. 24 октября 2014 г .; Доступ: 25 октября 2014 г. Орнструп MJ, Harslof T, Kjaer TN, Langdahl BL, Pedersen SB. Ресвератрол увеличивает минеральную плотность костей и щелочную фосфатазу костей у мужчин с ожирением: рандомизированное плацебо-контролируемое исследование. Дж. Клин Эндокринол Метаб . 2014 декабрь 99 (12): 4720-9. [Медлайн]. Марсо С.П., Дэниэлс Г.Х., Браун-Франдсен К. и др., Для Руководящего комитета ЛИДЕР, Исследователи судебных процессов ЛИДЕР. Лираглутид и сердечно-сосудистые исходы при диабете 2 типа. N Engl J Med . 2016 28 июля. 375 (4): 311-22. [Медлайн]. Марсо С.П., Бейн С.К., Консоли А. и др., Для исследователей SUSTAIN-6. Семаглутид и сердечно-сосудистые исходы у пациентов с диабетом 2 типа. N Engl J Med . 2016 10 ноября. 375 (19): 1834-44. [Медлайн]. [Полный текст]. Bateman LA, Slentz CA, Willis LH, et al. Сравнение эффектов аэробных тренировок и тренировок с отягощениями на метаболический синдром (из исследований целевого снижения риска посредством определенных упражнений — STRRIDE-AT / RT). Ам Дж. Кардиол . 2011 15 сентября. 108 (6): 838-44. [Медлайн]. Браузер Д. Переедание с большей вероятностью приводит к метаболическому синдрому у мужчин. Медицинские новости Medscape от WebMD. Доступно на http://www.medscape.com/viewarticle/811732. 26 сентября 2013 г .; Доступ: 7 октября 2013 г. Удо Т., Макки С.А., Уайт М.А., Машеб Р.М., Барнс Р.Д., Грило С.М. Половые различия в биопсихосоциальных коррелятах компульсивного переедания: исследование обращающихся за лечением взрослых с ожирением в учреждениях первичной медико-санитарной помощи. Генеральная психиатрическая больница . 2013 ноябрь-декабрь. 35 (6): 587-91. [Медлайн]. Alkhatatbeh MJ, Abdul-Razzak KK, Khasawneh LQ, Saadeh NA. Высокая распространенность дефицита витамина D и корреляция сывороточного витамина D с сердечно-сосудистым риском у пациентов с метаболическим синдромом. Расстройство отношений синдрома метаболизма . 2017 27 марта. [Medline]. Такер МЭ. FDA дает указание на сердечно-сосудистые события при применении лираглутида. Медицинские новости Medscape. Доступно по адресу http: // medscape.com / viewarticle / 884726. 25 августа 2017 г .; Дата обращения: 1 октября 2019 г. Raatikainen I, Mantyselka P, Vanhala M, et al. Физическая активность в свободное время и ее связь с сопутствующими психическими заболеваниями при депрессии. Результаты исследования финской депрессии и метаболического синдрома у взрослых (FDMSA). J Влияет на Disord . 2019 декабря 1. 259: 150-3. [Медлайн]. Метаболический синдром | Michigan MedicineОбзор темыЧто такое метаболический синдром?Метаболический синдром — это группа проблем со здоровьем, которые включают слишком много жира вокруг талии, повышенное кровяное давление, высокий уровень триглицеридов, повышенный уровень сахара в крови и низкий уровень холестерина ЛПВП. Вместе эта группа проблем со здоровьем увеличивает риск сердечного приступа, инсульта и диабета. Что вызывает метаболический синдром?Метаболический синдром вызван нездоровым образом жизни, который включает потребление слишком большого количества калорий, малоподвижный образ жизни и набор веса, особенно в области талии. Такой образ жизни может привести к инсулинорезистентности — состоянию, при котором организм не может нормально реагировать на инсулин. Если у вас инсулинорезистентность, ваше тело не может использовать инсулин должным образом, и уровень сахара в крови начнет повышаться.Со временем это может привести к диабету 2 типа. Почему важен метаболический синдром?Этот синдром повышает риск ишемической болезни сердца (ИБС), даже сверх того, который вызван только высоким уровнем холестерина ЛПНП. сноска 1 Это также увеличивает риск диабета. Что увеличивает вероятность развития метаболического синдрома?Факторы, повышающие вероятность развития метаболического синдрома, включают: сноска 1
Как диагностируется метаболический синдром?Ваш врач может диагностировать метаболический синдром с помощью медицинского осмотра, вашей истории болезни и некоторых простых анализов крови. Вам может быть поставлен диагноз метаболического синдрома, если у вас есть три или более факторов риска, перечисленных в таблице ниже. Примечание: Эти критерии были разработаны Национальным институтом сердца, легких и крови. В других организациях могут быть другие критерии диагностики.
|