Озонотерапия – Лечение озоном при беременности и бесплодии – Записаться на прием в ЮЗАО Москвы
От метро Нахимовский проспект (5 минут пешком)
Из метро Нахимовский проспект выход на Азовскую улицу, далее через 250-300 метров поверните налево на Сивашскую улицу, далее через 40-50 метров поверните направо во двор.
От детской поликлиники и родильного дома в Зюзино (10 минут пешком)
От детской поликлиники и родильного дома в Зюзино необходимо выйти на Азовскую улицу, далее повернуть на болотниковскую улицу и не доходя наркологической клинической больницы N17 повернуть налево во двор.
От метро Нагорная (15 минут)
От метро Нагорная до нашего медицинского центра можно добраться за 15 минут, проехав 1 остановку на метро.
От метро Варшавская (19 минут пешком)
От метро Варшавская удобно добраться на троллейбусе 52 и 8 от остановки «Болотниковская улица, 1» до остановки Москворецкий рынок, далее 550 метров пешком
От метро Каховская (19 минут пешком)
От метро Каховская необходимо выйти на Чонгарский бульвар, проследовать по Азовской улице, повернуть направо на Болотниковскую улицу, далее через 40-50 метров (за домом номер 20 повернут наалево во двор)
От метро Чертановская район Чертаново ( 20 минут)

От метро Профсоюзная (25 минут)
Выход из метро Профсоюзная на Профсоюзную улицу. Далее от Нахимовского проспекта с остановки «Метро Профсоюзная» проехать 7 остановок до остановки «Метро Нахимовский проспект». Далее по Азовской улице 7 минут пешком.
От метро Калужская (30 минут)
От метро Калужская можно добраться на 72 троллейбусе за 30 минут. Выход из метро на Профсоюзную улицу, от остановки «Метро Калужская» проследовать до остановки «Чонгарский бульвар», далее 7 минут пешком по Симферопольскому бульвару
От префектуры ЮГО-ЗАПАДНОГО (ЮЗАО) округа (30 минут пешком)
С Севастопольского проспекта повергуть на Болотниковскую улицу, не доходя наркологической клинической больницы N17 100 метров, повернуть во двор налево.
От метро Новые Черемушки (40 минут)
Выход из метро Новые Черемушки на ул. Грибальди, далее на остановке на Профсоюзной улице «Метро Новые черемушки» на троллейбусе N60 проследовать до остановки Чонгарский бульвар, далее 7 минут пешковм по Симферопольскому бульваруСанкт-Петербургское государственное бюджетное учреждение здравоохранения «Родильный дом №17»
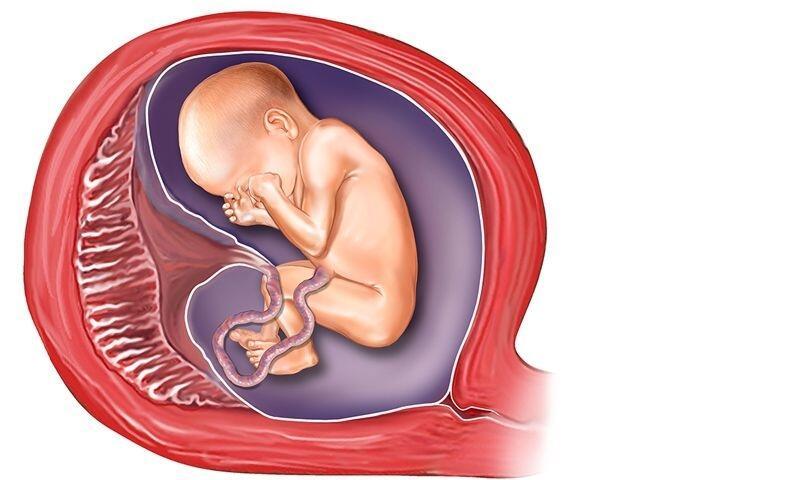
Проблема тазового предлежания плода.
 Наружный акушерский поворот плода на головку.
Наружный акушерский поворот плода на головку.Тазовое предлежание плода встречается в 3% -5 % случаев при доношенном сроке беременности. Роды через естественные родовые пути при тазовом предлежании плода связаны с высокими рисками как со стороны матери, так и со стороны плода. Таким образом, тазовое предлежание в настоящее время считается патологическим, даже если идеально соблюдены условия, необходимые для родов через естественные родовые пути, и плод является относительно некрупным по отношению к размерам таза матери. При вагинальном родоразрешении может происходить запрокидывание ручек и головки плода, что может приводить к его травмированию.
В настоящее время наиболее частым методом родоразрешения
при тазовом предлежании является операция кесарева сечения (90 %).
Среди показаний к применению кесарева сечения тазовое предлежание
стоит на третьем месте среди прочих во всем мире. Однако, данная
операция не дает возможности полностью исключить риск травматизации плода,
так как при его извлечении также возможно запрокидывание ручек и головки плода, и
для их освобождения необходимо применение сложных манипуляций.
Для исправления тазового предлежания сегодня во всем мире используется НАРУЖНЫЙ АКУШЕРСКИЙ ПОВОРОТ ПЛОДА НА ГОЛОВКУ, предложенный еще в конце позапрошлого века русским акушером Архангельским Б.А.
Наружный акушерский поворот плода на головку (НАПП) — это процедура, в ходе которой врач снаружи через стенку матки переворачивает плод из тазового предлежания в головное. Успешная попытка НАПП позволяет женщинам родить самостоятельно, избежать кесарева сечения.
Что необходимо для проведения наружного акушерского поворота плода на головку?
Наружный акушерский поворот плода на головку проводится до начала родовой деятельности, обычно, начиная с 36 недель беременности.
Необходимо проконсультироваться с врачом и провести ультразвуковое исследование для подтверждения факта тазового предлежания плода и определения условий для проведения НАПП, начиная с 34-35 недель беременности.
| Операция наружного поворота плода на головку при тазовом предлежании |
Когда возможно проведение НАПП:
- С 36 – 37 недель, так как при более раннем применении велика вероятность его возвращения в тазовое предлежание.

- При наличии одноплодной беременности.
- При условии подвижности ягодиц плода (если они плотно прижаты ко входу в таз матери, изменить положение плода будет крайне сложно).
- Достаточном количестве околоплодных вод. При маловодии проведение данной манипуляции может быть травматичным для плода, тогда как при многоводии велика вероятность обратного поворота плода в тазовое предлежание.
- Достаточном количестве околоплодных вод. При маловодии проведение данной манипуляции может быть травматичным для плода, тогда как при многоводии велика вероятность обратного поворота плода в тазовое предлежание.
- При согнутом положении головки плода
Когда невозможно проведение НАПП:
- При излитии околоплодных вод.
- В случае, если у пациентки есть противопоказания к применению препаратов, используемых для расслабления матки (токолиза).
- При наличии акушерских показаний или показаний со стороны здоровья матери для родоразрешения путем кесарева сечения.

- При разгибательном положении головки плода.
- При наличии у плода врожденных особенностей развития.
- При многоплодной беременности.
- При наличии особенностей строения матки у беременной
Однако, кроме этого, существует ряд факторов, которые могут благоприятствовать или, наоборот, служить противопоказанием к проведению наружного акушерского поворота плода на головку, и определить которые может только доктор при непосредственном обследовании беременной.
Как проводится НАПП
Для проведения манипуляции необходима госпитализация в родильный дом. Предварительно проводится дополнительное обследование беременной в необходимом объеме, включая ультразвуковое исследование.
При проведении НАПП:
Непосредственно перед началом манипуляции производится запись КТГ для оценки состояния плода.
Проводится введение препаратов, предотвращающих сокращение матки (токолитиков).
Далее под постоянным ультразвуковым и КГТ контролем, а также продолжающемся введением расслабляющих матку препаратов, врач проводит поворот.
Обеими руками держась за поверхность живота беременной, одной — за голову плода , а другой — за ягодицы плода, врач толкает и вращает плод в положение «вниз головой». Беременная может чувствовать некоторый дискомфорт во время процедуры. Степень дискомфорта зависит от индивидуальной чувствительности каждой пациентки.
После того, как процедура успешно завершена, повторно проводится запись КТГ, чтобы убедиться, что плод чувствует себя хорошо и успешно перенес процедуру. Обычно еще в течение суток производится контроль состояния матери и плода, после чего пациентка выписывается и продолжает беременность до наступления спонтанных родов.
Если врач замечает ухудшение состояния плода по данным мониторинга, то процедуру незамедлительно прекращают.
Если первая попытка не была успешной, ваш врач может предложить еще одну попытку при условии полного благополучия плода.
НАПП выполняется ТОЛЬКО в условиях родильного отделения, где есть возможность для экстренного родоразрешения, если это необходимо.
Риски, связанные с проведением НАПП
При условии проведения постоянного мониторинга за состоянием плода, постоянного токолиза (введения препаратов расслабляющих матку) риски от проведения данной манипуляции минимальны. Осложнения от ее использования встречаются менее, чем в 1-2 % случаев.
К осложнениям НАПП относятся:
— отхождение околоплодных вод или развитие родовой деятельности. Данное осложнение можно считать относительным, так как поворот в большинстве случаев проводится при доношенном сроке беременности.
Любое отклонение от нормального течения процедуры служит поводом для остановки манипуляции и решения вопроса о выборе дальнейшей тактики ведения.
Проведение НАПП при резус-отрицательной принадлежности крови матери.
Наличие изоиммунизации по резус- фактору (то есть, присутствие антирезусных антител в крови матери) является противопоказанием к проведению данной процедуры, так как увеличивает риск развития анемии у плода.
При отсутствии изоиммунизации (отсутствии антирезусных антител) возможно проведение НАПП с проведением профилактики путем введения антирезусного иммуноглобулина.
Если у вас обнаружено тазовое предлежание плода и вы хотите знать о дальнейших возможностях ведения беременности, родоразрешения, проведении наружного
акушерского поворота плода на головку, наличии показаний и противопоказаний к его проведению, обратитесь за консультацией к нашим специалистам.
Можно ли беременным пить кофе? | Культура и стиль жизни в Германии и Европе | DW
В том, что кофе — вернее, кофеин, — оказывает физиологическое воздействие на организм человека, никаких сомнений нет, вопрос лишь в том, как оценить это воздействие. Собственно, один и тот же эффект, связанный со стимулирующим воздействием кофеина на центральную нервную систему, может — в зависимости от обстоятельств и от индивидуальных особенностей человека — восприниматься и как положительный (бодрит, помогает сосредоточиться), и как отрицательный (возбуждает, повышает кровяное давление).
Поэтому в средствах массовой информации нередко приходится сталкиваться с прямо противоположными утверждениями касательно пользы или вреда от кофе, причем, как правило, и в том, и в другом случае — со ссылками на научные исследования и медицинские авторитеты.
Исследование указывает на негативное воздействие кофеина на плод
Теперь с новой публикацией на эту тему выступили скандинавские ученые. Они изучали вопрос о влиянии кофе, потребляемого беременными, на развитие плода. С этой целью специалисты Норвежского института общественного здоровья в Осло провели анкетирование почти 60 тысяч здоровых женщин на 17-й, 22-й и 30-й неделях беременности, попросив их ответить на вопросы, касающиеся питания, в том числе потребления кофе, какао, чая, кока-колы, энергетических напитков и так далее.
Они изучали вопрос о влиянии кофе, потребляемого беременными, на развитие плода. С этой целью специалисты Норвежского института общественного здоровья в Осло провели анкетирование почти 60 тысяч здоровых женщин на 17-й, 22-й и 30-й неделях беременности, попросив их ответить на вопросы, касающиеся питания, в том числе потребления кофе, какао, чая, кока-колы, энергетических напитков и так далее.
Одновременно с помощью ультразвукового исследования производился обмер плода и на этой основе примерно определялся его вес. Результаты последующего сравнительного анализа данных позволили теперь ученым утверждать, что потребление кофе не отражается на продолжительности беременности, то есть не ведет к преждевременным родам, однако несколько снижает вес ребенка при рождении.
Один из авторов работы, научный сотрудник норвежской группы Анна-Лиса Брантсетер (Anne Lise Brantsaeter), говорит: «Насколько мне известно, на сегодняшний день это самое масштабное научное исследование, посвященное изучению взаимосвязи между потреблением матерью кофеина и массой тела новорожденного. Чтобы сделать результат более наглядным, мы вычислили для всех участниц нашего исследования ожидаемый нормальный вес младенца. Для этого существуют специальные методики, учитывающие рост и вес родителей и ряд других факторов. И оказалось, что у матерей, потреблявших кофе и другие кофеинсодержащие продукты в период беременности, вес новорожденных был несколько ниже ожидаемого. Конкретно, потребление матерью 100 миллиграммов кофеина в сутки означает в среднем 20-30 граммов недобора массы тела у младенца».
Чтобы сделать результат более наглядным, мы вычислили для всех участниц нашего исследования ожидаемый нормальный вес младенца. Для этого существуют специальные методики, учитывающие рост и вес родителей и ряд других факторов. И оказалось, что у матерей, потреблявших кофе и другие кофеинсодержащие продукты в период беременности, вес новорожденных был несколько ниже ожидаемого. Конкретно, потребление матерью 100 миллиграммов кофеина в сутки означает в среднем 20-30 граммов недобора массы тела у младенца».
Недобор веса при рождении — это еще не все негативные последствия
100 миллиграммов кофеина — это всего одна или две чашки кофе, в зависимости от крепости напитка. То есть получается, что беременным лучше кофе вообще не пить. По крайней мере, именно этой точки зрения придерживается Анна-Лиса Брантсетер: «На основе данного исследования мы можем твердо рекомендовать беременным снизить потребление кофе. Едва ли можно назвать некую границу, переступать которую было бы опасно, но ведь кофе вовсе не обязательно должен входить в рацион питания, поэтому было бы разумно максимально сократить его потребление, а еще лучше — совсем от него отказаться».
И это при том, что 20-30 граммов недобора — даже для новорожденного младенца отклонение крайне незначительное. Однако авторы исследования ссылаются на то, что это среднее значение, а в некоторых случаях недобор массы тела оказывался гораздо более существенным.
Но с кофеином связаны и другие риски, говорит еще один соавтор публикации, немецкий врач-гинеколог Верена Зенгпиль (Verena Sengpiel), работающая в шведской Сальгренской академии медицины в Гетеборге: «Сейчас появляется все больше и больше работ, указывающих на возможность серьезных проблем со здоровьем и в дальнейшей жизни этих детей. Например, многие из таких младенцев и потом, уже будучи взрослыми, сохраняют массу тела ниже нормы. Однако гораздо больше нас беспокоит другое: есть данные, что дети, появившиеся на свет с недобором веса, впоследствии подвержены значительно более высокому риску сердечно-сосудистых заболеваний».
Последнее слово — за Всемирной организацией здравоохранения
Впрочем, не следует забывать, что все данные о потреблении кофе беременными получены скандинавскими учеными исключительно методом опроса, а потому не могут считаться объективными. Кроме того, есть множество других факторов, также влияющих на развитие плода — начиная с курения и потребления алкоголя и кончая образом жизни, характером работы, физической активностью, занятием спортом и так далее.
Кроме того, есть множество других факторов, также влияющих на развитие плода — начиная с курения и потребления алкоголя и кончая образом жизни, характером работы, физической активностью, занятием спортом и так далее.
Конечно, исследователи постарались исключить влияние посторонних факторов, но насколько им это удалось? Анна-Лиса Брантсетер говорит: «Мы не можем быть на все 100 процентов уверены в том, что эффекты, которые мы наблюдали в ходе этого когортного исследования, действительно вызваны кофеином. Но наши результаты практически полностью совпадают с результатами другого, хотя и менее масштабного исследования, проведенного несколько лет назад британскими медиками. Поэтому мы считаем наши данные вполне достоверными».
Но если это так, если уже 100 миллиграммов кофеина в сутки могут повредить младенцу, то Всемирная организация здравоохранения должна срочно менять свои рекомендации: ведь там до сих пор считается, что и 300 миллиграммов в сутки никакой угрозы не несут. Что ж, посмотрим, сочтет ли ВОЗ результаты скандинавского исследования достаточно веским основанием для пересмотра своих рекомендаций.
Олигогидрамнион — StatPearls — Книжная полка NCBI
Непрерывное образование
Олигогидрамнион — это заболевание околоплодных вод, приводящее к уменьшению объема околоплодных вод в течение гестационного возраста. Низкий объем околоплодных вод может быть результатом многочисленных осложнений со стороны матери, плода или плаценты и может привести к неблагоприятным исходам для плода. В ходе этого занятия будут освещены патофизиология, этиология, оценка и лечение маловодия, а также рассмотрена роль медицинских бригад в оценке и лечении этого состояния.
Целей:
Опишите диагностику маловодия.
Обзор патофизиологии продукции околоплодных вод, приводящей к нарушениям околоплодных вод.
Опишите дифференциальный диагноз материнского и плода, вызывающего маловодие.
Обобщите этиологию ведения маловодия.

Введение
Олигогидрамнион определяется как уменьшение объема околоплодных вод (AFV) для гестационного возраста. Объем околоплодных вод изменяется в течение беременности, линейно увеличиваясь до 34–36 недель беременности, после чего уровень AFV стабилизируется (примерно 400 мл) и остается постоянным до срока беременности [1]. Затем AFV начинает неуклонно снижаться после 40 недель беременности, что приводит к уменьшению объема в более поздних сроках беременности. Эта модель позволяет проводить клиническую оценку AFV на протяжении всей беременности с использованием измерения высоты дна дна матки и ультразвукового исследования.[2]
Заболевания околоплодных вод следует включать в дифференциальный диагноз всякий раз, когда есть расхождения между измерением высоты дна матки и гестационным возрастом. Расхождения должны побудить к оценке околоплодных вод с помощью УЗИ.
Трансабдоминальная ультразвуковая оценка AFV включает использование либо максимального вертикального кармана (MVP), либо индекса амниотической жидкости (AFI) в зависимости от учреждения. Сонограф систематически сканирует брюшную полость и получает изображение, которое демонстрирует максимальный вертикальный карман — самый глубокий карман околоплодных вод, который не включает пуповину или части тела плода.Измерение следует производить от положения «12 часов» до положения «6 часов». Нормальный диапазон для ПМК составляет 2-8 см: карман <2 см считается олигогидрамнионом как при одноплодной, так и при многоплодной беременности [3] [4] ПМК> 8 считается многоводием. Индекс амниотической жидкости (AFI) — это альтернативная оценка AFV. AFI можно определить после 20 недель беременности, разделив матку на четыре квадранта через пупок и определив MVP в каждом квадранте. Сумма четырех максимальных вертикальных карманов равна AFI.AFI <5 см соответствует маловодию. [5]
Сонограф систематически сканирует брюшную полость и получает изображение, которое демонстрирует максимальный вертикальный карман — самый глубокий карман околоплодных вод, который не включает пуповину или части тела плода.Измерение следует производить от положения «12 часов» до положения «6 часов». Нормальный диапазон для ПМК составляет 2-8 см: карман <2 см считается олигогидрамнионом как при одноплодной, так и при многоплодной беременности [3] [4] ПМК> 8 считается многоводием. Индекс амниотической жидкости (AFI) — это альтернативная оценка AFV. AFI можно определить после 20 недель беременности, разделив матку на четыре квадранта через пупок и определив MVP в каждом квадранте. Сумма четырех максимальных вертикальных карманов равна AFI.AFI <5 см соответствует маловодию. [5]
Использование максимального вертикального кармана имеет тенденцию чрезмерно диагностировать случаи многоводия, в то время как использование AFI имеет тенденцию занижать диагностику случаев маловодия. Имея это в виду, некоторые учреждения предпочитают использовать MVP при беременности с низкой AFV и использовать AFI в случаях высокой AFV.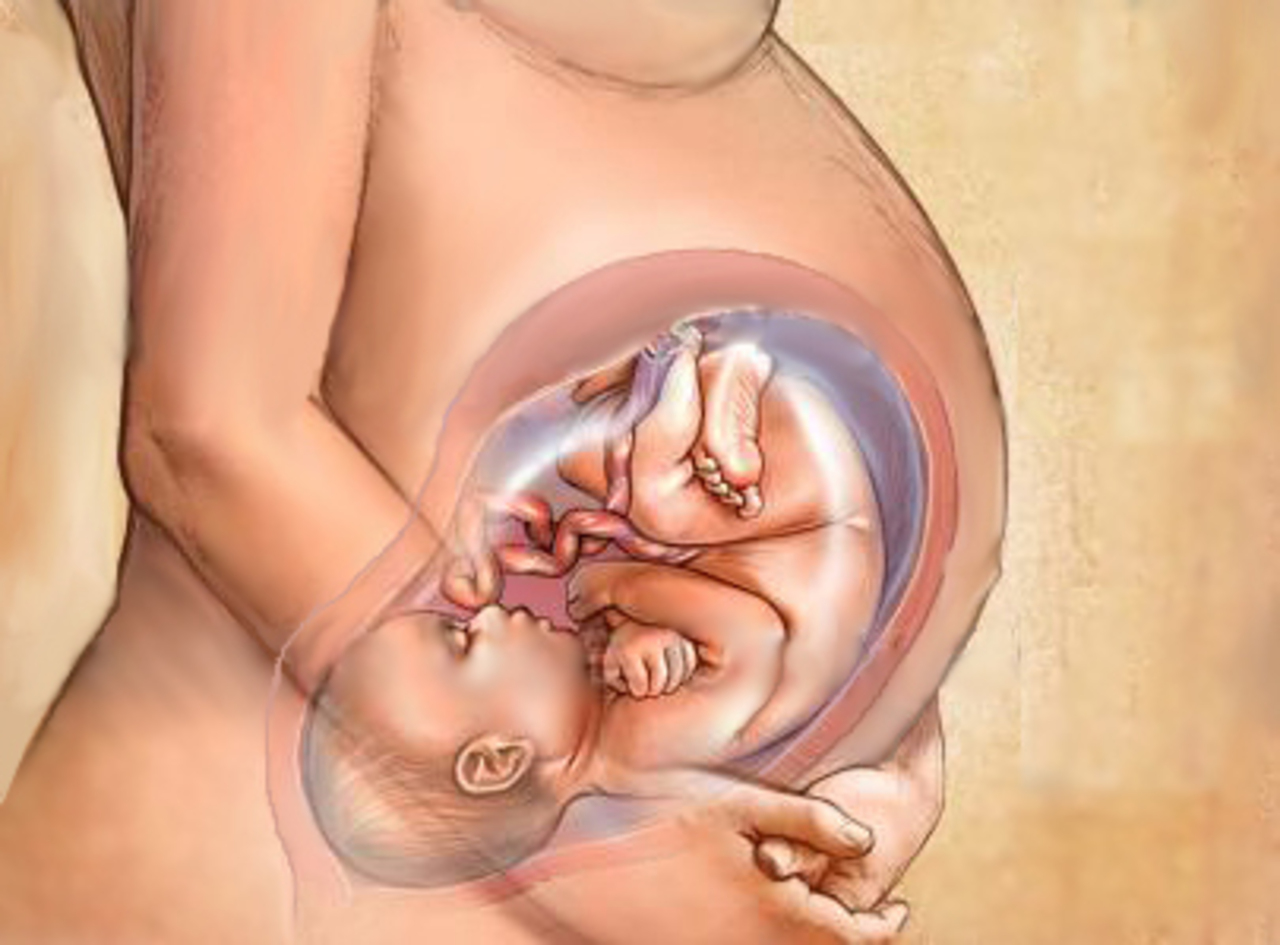 MVP должен служить для оценки олигогидрамниона при многоплодной беременности, поскольку вы не сможете измерить все четыре квадранта для каждого плода. [3] [2]
MVP должен служить для оценки олигогидрамниона при многоплодной беременности, поскольку вы не сможете измерить все четыре квадранта для каждого плода. [3] [2]
Этиология
Объем околоплодных вод в гестационном мешке является результатом баланса между производством жидкости и ее движением из мешка.В первые 20 недель выделения из легких, наряду с гидростатическим и осмотическим транспортом материнской плазмы через плодные оболочки, составляют большую часть продукции околоплодных вод. Примерно на 16 неделе плодные почки начинают функционировать, и производство мочи плода неуклонно увеличивается, принимая на себя большую часть выработки околоплодных вод до наступления срока беременности [6].
Таким образом, аномалии мочеполовой системы плода могут приводить к диагностике маловодия после 16–20 недель беременности.Примеры включают обструкцию выходного отверстия мочевого пузыря, диспластические почки и агенезию почек. Глотание плода и внутримембранная абсорбция, которые, как полагают, происходят за счет осмотической абсорбции жидкости непосредственно через амнион и в кровеносные сосуды плода, являются основными путями абсорбции амниотических сосудов. Следовательно, желудочно-кишечные аномалии плода, такие как трахеопищеводный свищ (частота составляет примерно 1 на 3500 живорожденных), могут привести к избыточному объему жидкости или многоводию [4].
Следовательно, желудочно-кишечные аномалии плода, такие как трахеопищеводный свищ (частота составляет примерно 1 на 3500 живорожденных), могут привести к избыточному объему жидкости или многоводию [4].
Эпидемиология
Олигогидрамнион осложняет 4.4% всех беременностей в срок. Частота маловодия при преждевременных беременностях составляет менее 1% [7].
Анамнез и физикальное состояние
После ультразвуковой диагностики с оценкой околоплодных вод клиническое обследование должно быть сосредоточено на определении этиологии.
- Анамнез: Необходим тщательный материнский и семейный анамнез для выявления состояний, связанных с маловодием: прием лекарств, анамнез в прошлом и разрыв плодных оболочек. [4]
- Физический осмотр: Целевой физический осмотр для определения этиологии: измерение высоты дна матки, осмотр зеркала, тесты на разрыв плодных оболочек (pH, нитразиновый тест, тест на разрыв плодных оболочек).[8]
Оценка
- Ультразвук: Выполните прицельную ультразвуковую оценку структурных аномалий в мочеполовых путях, оцените ограничение роста плода и маркеры анеуплоидии, допплерографию пупочной артерии для оценки плацентарной недостаточности [5].

- Нестрессовые испытания: выполняются не реже одного раза в неделю до родов. [9]
Лечение / ведение
В дополнение к устранению первопричины пренатальное ведение включает еженедельные измерения максимального вертикального кармана и нестрессовые тесты, которые продемонстрировали снижение частоты необъяснимой гибели плода.Рост плода должен пройти серийную оценку. Состояние гидратации матери также играет жизненно важную роль в лечении, особенно в случаях изолированного олигогидрамниона в третьем триместре [10].
Хотя есть некоторые разногласия по поводу сроков родов в случаях изолированного олигогидрамниона, текущие рекомендации поддерживают роды на 37 неделе беременности при условии, что плодные оболочки остаются неповрежденными [11].
Дифференциальный диагноз
Олигогидрамнион ассоциируется со многими состояниями / осложнениями беременности, и дифференциал подразделяется на следующие категории: материнский, фетальный, плацентарный и идиопатический.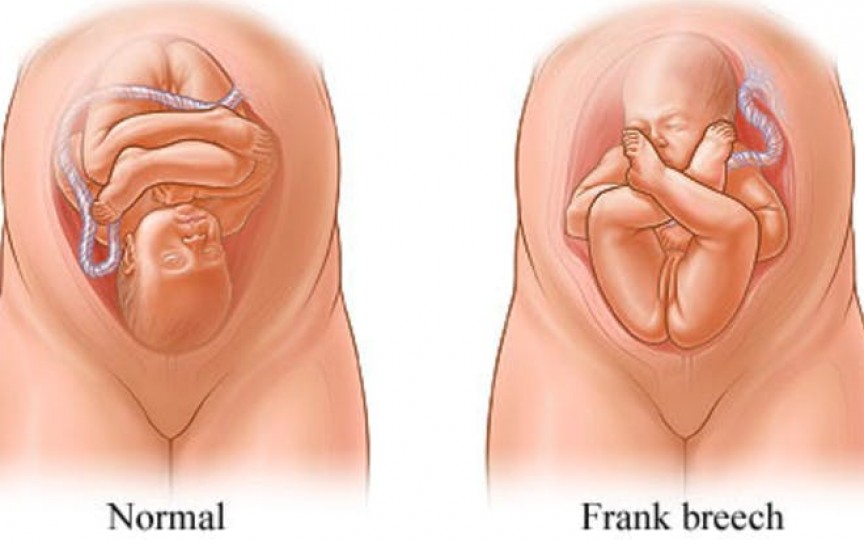 [4]
[4]
- Материнские причины: Олигогидрамнион коррелирует с любым соматическим или акушерским состоянием, приводящим к маточно-плацентарной недостаточности (8% всех беременностей). Возможные причины включают хроническую гипертензию, сосудистые заболевания, тромбофилию и преэклампсию. Это также коррелирует с некоторыми лекарствами (ингибиторами ангиотензинпревращающего фермента, НПВП и употреблением кокаина) и материнским диабетом. [4]
- Причины для плода: Наиболее частой причиной является разрыв плодных оболочек. Один только преждевременный преждевременный разрыв плодных оболочек (PPROM) составляет более 37% случаев олигогидрамниона, диагностированных во втором и третьем триместрах.Нарушения мочеполовой системы (агенезия почек, обструктивная нефропатия) связаны с маловодием и встречаются от 3 до 7 случаев на 1000 живорождений. Переношенные беременности, задержка роста плода (5% во втором триместре и 20,5% диагнозов в третьем триместре), хромосомные аномалии (10% случаев олигогидрамниона во втором триместре) и гибель плода также связаны с олигогидрамнионом [12].
 ]
] - Плацентарные причины: Плацентарные причины маловодия включают отслойку (8.6% всех случаев олигогидрамниона) и синдром трансфузии близнецов-близнецов (последовательность олигогидрамнион-многоводие) [12].
- Идиопатический / необъяснимый: большинство случаев олигогидрамниона, 50,7% диагностированных в третьем триместре, имеют необъяснимую этиологию и, как правило, связаны с лучшими результатами [12].
Прогноз
Ведение и прогноз олигогидрамниона сильно различаются в зависимости от основной этиологии, гестационного возраста на момент постановки диагноза и тяжести олигогидрамниона.Диагноз маловодия во втором триместре с большей вероятностью будет связан с аномалиями плода или матери, тогда как диагноз в третьем триместре с большей вероятностью будет иметь необъяснимое происхождение. В одном исследовании этиология олигогидрамниона была необъяснима всего в 4% беременных во втором триместре, тогда как 52% из тех, у кого диагностировали в третьем триместре, были идиопатическими. Только 10,2% плодов, диагностированных во втором триместре, выжили, в то время как выживаемость составила 85,3% у плодов, диагностированных в третьем триместре.[12]
Только 10,2% плодов, диагностированных во втором триместре, выжили, в то время как выживаемость составила 85,3% у плодов, диагностированных в третьем триместре.[12]
В случаях олигогидрамниона, диагностированного во втором триместре, гипоплазия легких является наиболее значимым предиктором смертности плода. Смертность от олигогидрамниона во втором триместре может достигать 90%, при этом 87% этих смертей приходится на гипоплазию легких. Наиболее тяжелая легочная гипоплазия возникает при олигогидрамнионе до или во время гестационного возраста от 16 до 24 недель, когда развиваются терминальные мешочки легкого плода. Низкая AFV во втором и начале третьего триместра также увеличивает вероятность контрактур конечностей и врожденных дефектов из-за сжатия частей плода.[12]
Осложнения
Есть несколько дополнительных осложнений, о которых следует знать во время родов, осложненных олигогидрамнионом. К ним относятся повышенный риск сдавления пуповины, аспирация мекония, кесарево сечение, замедление сердечного ритма плода и нереактивное отслеживание плода. [1] Показано, что введение 1-2 литров жидкости для перорального или внутривенного введения во время родов временно увеличивает AFV и снижает компрессию пуповины в течение родов.[10]
[1] Показано, что введение 1-2 литров жидкости для перорального или внутривенного введения во время родов временно увеличивает AFV и снижает компрессию пуповины в течение родов.[10]
Сдерживание и обучение пациентов
Обучение пациентов относительно маловодия должно быть сосредоточено на важности получения регулярной дородовой помощи на протяжении всей беременности. Регулярный пренатальный уход позволяет медперсоналу распознать и диагностировать гестационные осложнения, такие как маловодие. Затем группа клинической помощи может сформулировать соответствующий план последующего наблюдения, чтобы свести к минимуму риск осложнений как у плода, так и у матери, связанных с маловодием.
Улучшение результатов команды здравоохранения
Уход и ведение пациентов с заболеваниями околоплодных вод основаны на межпрофессиональном общении между несколькими поставщиками, чтобы обеспечить адекватный скрининг, диагностику и лечение этих состояний в дородовой, родовой и послеродовой периоды. Акушеры или акушерки, прошедшие клиническую подготовку, часто обнаруживают маловодие во время плановых посещений дородовой помощи.
Акушеры или акушерки, прошедшие клиническую подготовку, часто обнаруживают маловодие во время плановых посещений дородовой помощи.
После постановки диагноза часто необходимо проконсультироваться со специалистами по охране здоровья плода и неонатологами, которые могут помочь разработать оптимальный план ухода, чтобы ограничить риск осложнений как для матери, так и для плода.Планы ухода включают в себя дородовой уход, время родов и послеродовой уход, каждый из которых учитывает основную этиологию маловодия [13].
Ссылки
- 1.
- Rabie N, Magann E, Steelman S, Ounpraseuth S. Олигогидрамниоз при осложненной и неосложненной беременности: систематический обзор и метаанализ. Ультразвуковой акушерский гинекол. 2017 Апрель; 49 (4): 442-449. [PubMed: 27062200]
- 2.
- Маганн Е.Ф., Басс Д.Д., Чаухан С.П., Янг Р.А., Уитворт Н.С., Моррисон Дж.С.Объем околоплодных вод при нормальной одноплодной беременности. Obstet Gynecol. 1997 октябрь; 90 (4, п.
 1): 524-8. [PubMed: 9380309]
1): 524-8. [PubMed: 9380309] - 3.
- Ипполито Д.Л., Бергстром Дж. Э., Лутгендорф М. А., Флад-Николс С.К., Маганн Е.Ф. Систематический обзор оценки околоплодных вод при беременности двойней. J Ultrasound Med. 2014 Август; 33 (8): 1353-64. [PubMed: 25063400]
- 4.
- Peipert JF, Donnenfeld AE. Олигогидрамнион: обзор. Obstet Gynecol Surv. 1991 июн; 46 (6): 325-39. [PubMed: 2067755]
- 5.
- Hughes DS, Magann EF, Whittington JR, Wendel MP, Sandlin AT, Ounpraseuth ST. Точность ультразвуковой оценки объема амниотической жидкости (индекс амниотической жидкости и самый глубокий карман) для определения фактических низких, нормальных и высоких объемов амниотической жидкости, определяемых с помощью квантильной регрессии. J Ultrasound Med. 2020 Февраль; 39 (2): 373-378. [PubMed: 31423632]
- 6.
- Brace RA. Физиология регуляции объема околоплодных вод. Clin Obstet Gynecol. 1997 июн; 40 (2): 280-9. [PubMed: 9199840]
- 7.
- Hou L, Wang X, Hellerstein S, Zou L, Ruan Y, Zhang W.
 Способ родов и перинатальные исходы после диагностики олигогидрамниона в срок в Китае. J Matern Fetal Neonatal Med. 2020 июл; 33 (14): 2408-2414. [PubMed: 30486718]
Способ родов и перинатальные исходы после диагностики олигогидрамниона в срок в Китае. J Matern Fetal Neonatal Med. 2020 июл; 33 (14): 2408-2414. [PubMed: 30486718] - 8.
- Хессон А., Ланген Э. Результаты при маловодье: роль этиологии в прогнозировании легочной заболеваемости / смертности. J Perinat Med. 2018 25 октября; 46 (8): 948-950. [PubMed: 29924737]
- 9.
- Кларк С.Л., Сабей П., Джолли К. Нестрессовое тестирование с акустической стимуляцией и оценкой объема околоплодных вод: 5973 теста без неожиданной гибели плода.Am J Obstet Gynecol. 1989 Март; 160 (3): 694-7. [PubMed: 2929695]
- 10.
- Patrelli TS, Gizzo S, Cosmi E, Carpano MG, Di Gangi S, Pedrazzi G, Piantelli G, Modena AB. Гидратационная терапия матери улучшает количество околоплодных вод и улучшает исход беременности при изолированном олигогидрамнионе в третьем триместре: контролируемое рандомизированное институциональное исследование. J Ultrasound Med. 2012 Февраль; 31 (2): 239-44.
 [PubMed: 22298867]
[PubMed: 22298867] - 11.
- Заключение Комитета ACOG № 764: Поздние и ранние роды по медицинским показаниям.Obstet Gynecol. 2019 Февраль; 133 (2): e151-e155. [PubMed: 30681545]
- 12.
- Shipp TD, Bromley B, Pauker S, Frigoletto FD, Benacerraf BR. Исход одноплодной беременности с тяжелым олигогидрамнионом во втором и третьем триместрах. Ультразвуковой акушерский гинекол. 1996 Февраль; 7 (2): 108-13. [PubMed: 8776235]
- 13.
- Заключение комитета № 501: Центры вмешательства матери и плода и ухода за плодами. Obstet Gynecol. 2011 Август; 118 (2 Пет 1): 405-410. [PubMed: 21775875]
Низкое содержание околоплодных вод (маловодие) — BabyCentre UK
Низкий уровень околоплодных вод или маловодие — частое осложнение беременности.Причины маловодия зависят от того, насколько вы близки к сроку родов. Это может быть вызвано отрывом воды, проблемой с плацентой или обезвоживанием.Что такое околоплодные воды?
Амниотическая жидкость смягчает растущего ребенка внутри наполненного жидкостью мешка (амниотического мешка) в матке (матке). Сначала ваши околоплодные воды в основном состоят из воды. Затем примерно с 20 недель она в основном состоит из мочи вашего ребенка (March of Dimes, 2020).
Сначала ваши околоплодные воды в основном состоят из воды. Затем примерно с 20 недель она в основном состоит из мочи вашего ребенка (March of Dimes, 2020).Стенка амниотического мешка состоит из двух оболочек: хориона и амниона.Эти мембраны надежно удерживают вашего ребенка в герметичном пакете с околоплодными водами. Оболочки обычно открываются во время схваток, когда ребенок готов к рождению, и из него вытекает жидкость. Это известно как прорыв воды.
Амниотическая жидкость по-разному помогает вашему ребенку развиваться на протяжении всей беременности. Он:
- Защищает вашего ребенка от травм, если вы получили удар по животу или если ваша шишка раздавлена.
- Помогает легким и пищеварительной системе вашего ребенка созреть, а его мышцам и костям — развиваться.
- Защищает вашего ребенка от инфекций.
- Поддерживает постоянную температуру вашего ребенка.
(NHS 2018a, Ross and Beall 2019)
Каков нормальный объем околоплодных вод?
Количество околоплодных вод увеличивается по мере прогрессирования беременности. Вы начнете с нескольких миллилитров, но к 36 неделе беременности у вас будет от 800 мл (1,4 пинты) до 1000 мл (1,8 пинты) (Carter 2017, Payne 2016). Начиная с 38 недель, жидкость постепенно начинает уменьшаться, пока вы не будете готовы к родам (NHS 2018a, Payne 2016).
Вы начнете с нескольких миллилитров, но к 36 неделе беременности у вас будет от 800 мл (1,4 пинты) до 1000 мл (1,8 пинты) (Carter 2017, Payne 2016). Начиная с 38 недель, жидкость постепенно начинает уменьшаться, пока вы не будете готовы к родам (NHS 2018a, Payne 2016).Поскольку ваш ребенок регулярно глотает околоплодные воды и выводит их из организма в виде мочи, количество жидкости в околоплодных водах обычно увеличивается и уменьшается каждый день.
Слишком мало околоплодных вод вокруг ребенка называется маловодием, а слишком много жидкости — многоводием.
Низкий уровень околоплодных вод — довольно распространенная проблема. Он поражает примерно одну из 25 беременных женщин, увеличиваясь до одной из 10 женщин, срок беременности которых превышает 41 неделю (Beloosesky and Ross 2020, Payne 2016).
Что вызывает недостаток околоплодных вод?
Это зависит от того, на каком сроке беременности вы находитесь. Даже тогда не всегда понятно, почему это происходит.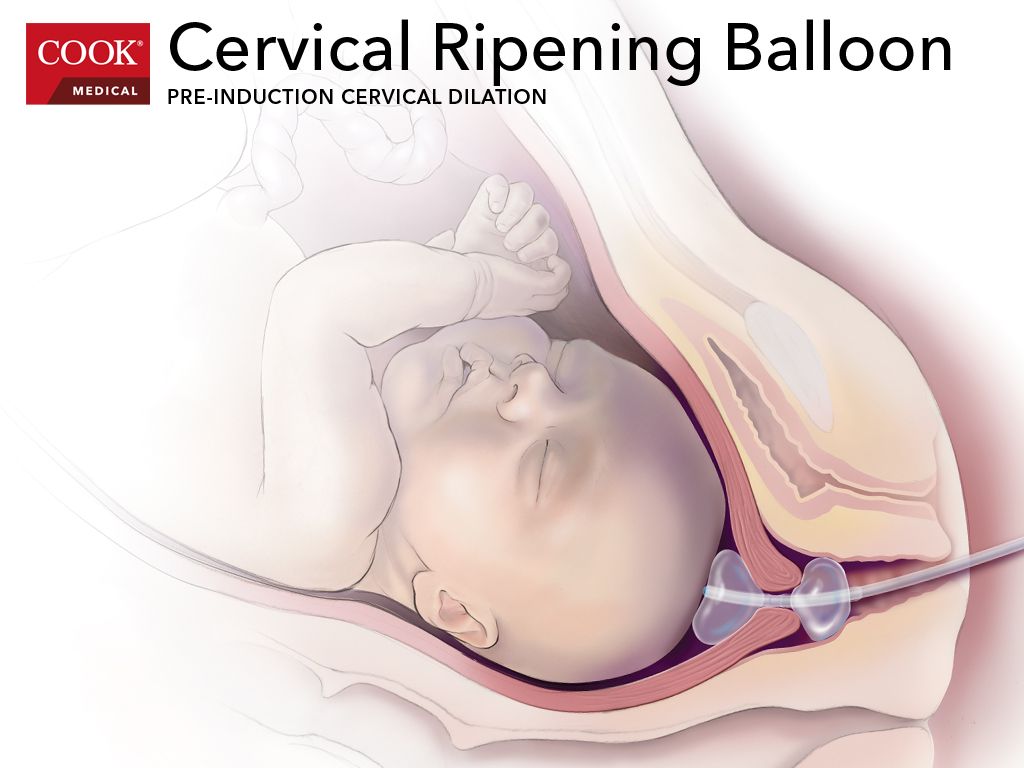 Однако основной причиной может быть один из следующих факторов.
Однако основной причиной может быть один из следующих факторов.Ваши воды разошлись.
Большинство женщин с низким уровнем околоплодных вод испытывают это в третьем триместре беременности, как правило, из-за того, что у них отошли воды (Beloosesky and Ross 2020, Carter 2017).Ваши воды могут прорваться большим потоком или жидкость может вытечь медленно, потому что в амниотическом мешке есть разрыв.Иногда бывает трудно отличить оторванную воду от случайной утечки мочи, особенно если ребенок давит на ваш мочевой пузырь на поздних сроках беременности.
Если вы не уверены, отошли ли ваши воды, немедленно обратитесь к акушерке или врачу. Если у вас отошли воды и у вас не скоро начнутся роды, вы подвергаетесь более высокому риску заражения (NICE 2008, NHS 2017).
Если у вас отошли воды до 37 недель, ваш врач предложит вам антибиотики, чтобы продлить вашу беременность и защититься от инфекции (NICE 2012, 2014, 2015, Thinkhamrop et al 2015).Используемый антибиотик будет безопасен для вас и вашего ребенка. Ваш врач также может предложить вам стероиды, в зависимости от того, на какой неделе беременности вы находитесь (NICE 2015).
Ваш врач также может предложить вам стероиды, в зависимости от того, на какой неделе беременности вы находитесь (NICE 2015).
Ваш врач будет стремиться держать вашего ребенка в утробе матери как можно дольше, хотя при возникновении осложнений он может посоветовать вам начать роды искусственно (Bond et al 2017, NICE 2008). В противном случае за вами будут наблюдать, пока роды не начнутся естественным образом.
Иногда разрыв амниотического мешка может закрываться сам по себе, поэтому из него больше не вытекает околоплодная жидкость (Duff 2020a, Richardson et al, 2017).Ваш врач будет внимательно следить за вами и здоровьем вашего ребенка. Это поможет им решить, когда порекомендовать вам рожать (Duff 2020b, NICE 2015).
Проблема с плацентой
Состояние, при котором плацента не может снабжать ребенка достаточным количеством крови и питательных веществ, может снизить уровень околоплодных вод. Эти состояния включают волчанку, высокое кровяное давление, преэклампсию и диабет (Rabies et al 2017, RCOG 2013, Payne 2016).
Если плацента не работает должным образом, это повлияет на рост и самочувствие вашего ребенка.Ваше здоровье и развитие ребенка будут тщательно контролироваться, и вы будете регулярно проходить сканирование для проверки уровня жидкости (RCOG 2013).
Что такое плацента?
Что такое плацента и как она доставляет кислород и питательные вещества вашему ребенку? Узнайте в нашем видео. Другие видео о беременностиЛекарства, которые вы принимаете
Некоторые лекарства могут вызывать у вас низкий уровень околоплодных вод. К ним относятся методы лечения высокого кровяного давления (ингибиторы АПФ или антагонисты рецепторов ангиотензина II) и тип нестероидных противовоспалительных средств, называемых ингибиторами простагландинсинтазы (Carter 2017, Payne 2016).Но эти лекарства обычно не назначают во время беременности (UKTIS 2015, 2018, 2019).У вашего ребенка проблемы со здоровьем.
Возможно, ваш ребенок не вырабатывает или выделяет достаточно мочи, что может быть признаком того, что у него проблемы с почками или мочевыводящей системой. Иногда это может указывать на хромосомное состояние (Carter 2017, Payne 2016). Если это так, скорее всего, это будет обнаружено во время сканирования аномалий между 18 и 20 неделями плюс шесть дней беременности.Это может вызывать беспокойство, когда вам говорят, что у вашего ребенка проблемы со здоровьем.Чтобы получить необходимую помощь, вас могут направить в специализированное отделение медицины плода. Здесь вам могут быть предложены процедуры, недоступные в небольших отделениях.
Проблема с однояйцевым близнецом
Если однояйцевые близнецы имеют общую плаценту, иногда уровень их околоплодных вод выходит из равновесия. Это происходит, когда один из близнецов получает через плаценту больше крови, чем другой. Это приведет к тому, что у близнеца с избыточной кровью будет слишком много жидкости, а у другого близнеца — недостаточно (синдром трансфузии от близнеца к близнецу) (Carter 2017, Payne 2016, NICE 2019).Вы обезвожены
Обезвоживание может способствовать низкому уровню околоплодных вод (Payne 2016, Ross and Beall 2019). Обильное питье может помочь повысить уровень жидкости (Beloosesky and Ross 2020, Payne 2016, Rabie et al 2017), особенно в жаркую летнюю погоду (Beloosesky and Ross 2020).Как узнать, что у меня низкий уровень околоплодных вод (маловодие)?
Ваш врач или акушерка могут подозревать, что у вас низкий уровень околоплодных вод, если ваш животик или ребенок кажутся меньше, чем ожидалось (маленькими для фиников).Ваша акушерка заметит это, когда проверит размер вашей шишки с помощью рулетки на одном из ваших дородовых приемов (RCOG 2013).Они также могут захотеть проверить ваши уровни околоплодных вод, если у вас есть факторы риска рождения ребенка с низкой массой тела, например:
- У вас уже был ребенок, который был маленьким для свиданий или с низкой массой тела при рождении.
- у вас есть определенное заболевание, например волчанка
- у вас проблемы с артериальным давлением
(RCOG 2013)
Если ваша акушерка обеспокоена, она порекомендует вам пройти ультразвуковое исследование (RCOG, 2013).
Есть два способа, которыми человек, выполняющий сканирование (сонографист), может проверить ваши уровни жидкости:
- MVP: Это означает максимальный вертикальный карман и является наиболее надежным способом измерения жидкости (Payne 2017, RCOG 2013 ). Ваш сонограф измеряет глубину самого большого кармана околоплодных вод в вашей матке. Как правило, значение MVP менее 2 см (0,8 дюйма) считается низким с конца второго триместра и далее (Payne 2017, RCOG 2013).
- AFI: Это означает индекс околоплодных вод, менее надежное измерение, которым до сих пор пользуются некоторые врачи.Ваш сонографист посмотрит на изображение вашей матки, разделит его на четыре части и измерит количество жидкости в каждой четверти. Среднее значение этих измерений и есть ваш AFI. Как правило, значение AFI менее 5 см (2,0 дюйма) считается низким с конца второго триместра и далее (Payne 2017, RCOG 2013).
Как олигогидрамнион влияет на моего ребенка во время беременности?
Это зависит от того, что вызывает низкий уровень жидкости, насколько ее мало и как долго вы беременны.Низкий уровень околоплодных вод может вызвать проблемы с развитием легких вашего ребенка, потому что давление на животик ребенка мешает диафрагме и легким двигаться правильно (Carter 2017). Это также связано с другими осложнениями, такими как дистресс плода, проблемы с сердцем и медленный рост (Carter 2017).
Если у вас низкий уровень околоплодных вод в течение первого триместра и в начале второго триместра, у вас может быть больше шансов на выкидыш (Beloosesky and Ross 2020).
К сожалению, низкий уровень околоплодных вод может привести к тому, что ребенок родится мертвым через 24 недели (Carter 2017, Payne 2016). Когда это происходит, вполне вероятно, что у ребенка была врожденная аномалия или его легкие не могли нормально развиваться (Carter 2017, Payne 2016).
Ваша акушерка и врач будут внимательно следить за уровнем жидкости и ростом вашего ребенка, если вода у вас преждевременно отошла.
Как олигогидрамнион влияет на моего ребенка во время схваток и родов?
Низкий уровень околоплодных вод может вызвать осложнения в родах.Например, ваш ребенок может находиться в положении «снизу вниз» (тазовое предлежание), и ему не хватает места, чтобы повернуться в положение «головой вниз» (Macharey et al 2017, Toijonen et al 2020, Zsirai et al 2016). Это ограниченное движение может означать, что пуповина вашего ребенка будет сдавлена до или во время родов (Beloosesky and Ross 2020, Carter 2017).Если у вас рано отошли воды, у вас могут начаться преждевременные роды. Ваш врач обозначит риски, связанные с этим, и риски заражения, если ваш ребенок останется в вашей утробе.Они также могут прописать вам антибиотики, чтобы защитить вашего ребенка от инфекции (NICE, 2015).
После того, как вы начнете роды, у вашего ребенка больше шансов расстроиться (Carter 2017, Rabie et al 2017). Они могут выпустить свой первый испражнения — черноватое вещество, называемое меконием, в околоплодные воды (Beloosesky and Ross 2020, Carter 2017, Rabie et al 2017). Если они вдыхают меконий, это может вызвать у них проблемы с дыханием при рождении.
Ваш врач, скорее всего, порекомендует вам сделать эпидуральную анестезию во время родов.Это связано с тем, что из-за недостатка околоплодных вод схватки становятся более болезненными (Crafter and Gordon 2020)
Ваша медицинская бригада будет внимательно следить за вашим ребенком на протяжении всех родов, чтобы убедиться, что у него все хорошо. Если они будут слишком обеспокоены, возможно, вам придется рожать с помощью кесарева сечения (Beloosesky and Ross 2020, Rabie et al 2017).
Что делать, если у меня маловодие?
Это может вызывать беспокойство, когда вам говорят, что у вас мало околоплодных вод. Вы можете беспокоиться за оставшуюся часть беременности и беспокоиться о благополучии своего ребенка.Лучшее, что вы можете сделать для своего ребенка, — это сосредоточиться на том, чтобы самому оставаться здоровым. Постарайтесь:
- посещать все дородовые консультации и обследования роста (Payne 2016)
- оставаться в достаточном количестве жидкости (Beloosesky and Ross 2020, Payne 2016, Rabie et al 2017)
- правильно питаться (NHS 2020)
- отдыхать насколько это возможно (NHS 2018)
- следите за любыми признаками инфекции, такими как выделения из влагалища с неприятным запахом или боль и дискомфорт в области таза
Вы можете найти поддержку и поделиться своим опытом в нашем дружном сообществе.Присоединяйтесь к родному клубу BabyCentre, чтобы поговорить с другими женщинами на вашей стадии беременности.
Узнайте больше о том, что пить во время беременности.
Список литературы
Белоосский Р, Росс МГ. 2020. Олигогидрамнион: этиология, диагностика и лечение. UpToDate. www.uptodate.com [дата обращения: апрель 2020 г.]Bond DM, Middleton P, Levett KM, et al. 2017. Сравнение запланированных ранних родов с выжидательной тактикой для женщин с преждевременным разрывом плодных оболочек до 37 недель беременности для улучшения исхода беременности. Кокрановская база данных систематических обзоров (3): CD004735. cochranelibrary.com [дата обращения: апрель 2020 г.]
Carter BS. 2017. Многоводие и маловодие. Medscape. reference.medscape.com [Доступ в апреле 2020 г.]
Crafter H, Gordon C. 2020. Изменение и адаптация во время беременности. В: Marshall J, Raynor M. eds. Учебник Майлза для акушерок . 17-е изд. Elsevier, 197-245
Duff P. 2020a. Преждевременный предродовой разрыв плодных оболочек: клинические проявления и диагностика. UpToDate. www.uptodate.com [дата обращения: апрель 2020 г.]
Duff P. 2020b. Преждевременный предродовой разрыв плодных оболочек: ведение. UpToDate. www.uptodate.com [дата обращения: апрель 2020 г.]
Macharey G, Gissler M, Rahkonen L, et al. 2017. Тазовое предлежание при доношенной беременности и сопутствующие акушерские факторы риска — общенациональное популяционное когортное исследование. Arch Gynecol Obstet 295 (4): 833-838
March of Dimes. 2021. Амниотическая жидкость. https: //www.marchofdimes.org / Pregnancy / amniotic-fluid.aspx [дата обращения: ноябрь 2021 г.] Миддлтон П., Шеперд Э., Фленади В. и др. 2017. Планируемые ранние роды в сравнении с выжидательной тактикой (ожиданием) при дородовом разрыве плодных оболочек в срок (37 недель и более). Кокрановская база данных систематических обзоров (1): CD005302. cochranelibrary.com [дата обращения: апрель 2020 г.]
NHS. 2017. Признаки начала родов. NHS, Здоровье от А до Я, Беременность и младенец. www.nhs.uk [дата обращения: апрель 2020 г.]
NHS. 2018a. Что такое амниотический мешок? NHS, Общие вопросы здоровья, Беременность. www.nhs.uk [дата обращения: апрель 2020 г.]
NHS. 2018b. Усталость при беременности. NHS, Здоровье от А до Я, Беременность и младенец. www.nhs.uk [дата обращения: апрель 2020 г.]
NHS. 2020. Соблюдайте здоровую диету во время беременности. NHS, Здоровье от А до Я, Беременность и младенец. www.nhs.uk [дата обращения: апрель 2020 г.]
NICE. 2008. Индукция труда. Национальный институт здравоохранения и повышения квалификации, Клинические рекомендации 70.www.nice.org.uk [дата обращения: апрель 2020 г.]
NICE. 2012. Антибиотики при ранней неонатальной инфекции: антибиотики для профилактики и лечения ранней неонатальной инфекции. Национальный институт здравоохранения и повышения квалификации, Клинические рекомендации 149. www.nice.org.uk [Доступно в апреле 2020 г.]
NICE. 2014. Уход во время родов: уход за здоровыми женщинами и их младенцами во время родов. Обновлено в феврале 2017 г. Национальный институт здравоохранения и повышения квалификации, Клинические рекомендации, 190.www.nice.org.uk [дата обращения: апрель 2020 г.]
NICE. 2015. Преждевременные роды и роды. Национальный институт здравоохранения и повышения квалификации, Рекомендация 25. www.nice.org.uk [Доступно в апреле 2020 г.]
NICE. 2019. Беременность двойней и тройней. Национальный институт здравоохранения и повышения квалификации, Руководство 137. www.nice.org.uk [Доступно в апреле 2020 г.]
Payne. 2016. Олигогидрамнион. Пациент. Patient.info [дата обращения: апрель 2020 г.]
Rabie N, Magann E, Steelman S, et al.2017. Олигогидрамнион при осложненной и неосложненной беременности: систематический обзор и метаанализ. Ультразвуковой акушерский гинекол 49 (4): 442-449. obgyn.onlinelibrary.wiley.com [дата обращения: апрель 2020 г.]
RCOG. 2013. Исследование и ведение плода с малым для гестационного возраста. 2-е издание. Незначительные изменения, январь 2014 г. Королевский колледж акушеров и гинекологов, Руководство Green-top, 31. www.rcog.org.uk [Доступно в апреле 2020 г.]
Ричардсон Л.С., Варгас Г., Браун Т. и др.2017. Обнаружение и характеристика микротрещин амниохориальной мембраны человека. Am J Pathol 187 (12): 2821-30. www.ncbi.nlm.nih.gov [Проверено в апреле 2020 г.]
Ross MG, Beall MH. 2019. Физиология регуляции объема околоплодных вод. UpToDate. www.uptodate.com [дата обращения: апрель 2020 г.]
Thinkhamrop J, Hofmeyr GJ, Adetoro O, et al. 2015. Антибиотикопрофилактика во втором и третьем триместре для снижения неблагоприятных исходов беременности и заболеваемости. Кокрановская база данных систематических обзоров (6): CD002250.onlinelibrary.wiley.com [дата обращения: апрель 2020 г.]
Toijonen AE, Heinonen ST, Gissler MVM, et al. 2020. Сравнение факторов риска тазовых предлежаний при преждевременных и срочных родах: общенациональное популяционное исследование случай-контроль. Arch Gynecol Obstet 301 (2): 393-403. www.ncbi.nlm.nih.gov [дата обращения: апрель 2020 г.]
UKTIS. 2015. Антагонисты рецепторов ангиотензина II (A2Ras). Тератологическая информационная служба Великобритании. www.medicinesinpregnancy.org [дата обращения: апрель 2020 г.]
UKTIS.2018. Ингибиторы АПФ. Тератологическая информационная служба Великобритании. www.medicinesinpregnancy.org [дата обращения: апрель 2020 г.]
UKTIS. 2019. Использование нестероидных противовоспалительных средств (НПВП) при беременности. Тератологическая информационная служба Великобритании. www.medicinesinpregnancy.org [дата обращения: апрель 2020 г.]
Zsirai L, Csákány GM, Vargha P, et al. 2016. Тазовое предлежание: его предикторы и последствия. Анализ венгерской акушерской базы данных Tauffer (1996-2011). Acta Obstet Gynecol Scand 95 (3): 347-54.obgyn.onlinelibrary.wiley.com [дата обращения: апрель 2020 г.]
Олигогидрамнион — обзор | Темы ScienceDirect
Этиология
Этиология маловодия варьируется в зависимости от триместра, в котором они были диагностированы, и от степени тяжести. У большинства женщин с олигогидрамнионом или пограничным / низким нормальным уровнем AFV не выявлено никаких причин. Состояния, обычно связанные с олигогидрамнионом, перечислены в таблице 2. Гомеостатические механизмы, такие как внутримембранозная абсорбция (перенос AF через амнион в кровоток плода), служат для поддержания AFV.Эти механизмы более эффективны в ограничении избыточного объема жидкости, чем в предотвращении уменьшения объема жидкости. Например, только у двух третей плодов с атрезией двенадцатиперстной или проксимальной тощей кишки и у половины плодов с атрезией пищевода развивается многоводие (Underwood et al., 2005), тогда как агенезия почек неизменно приводит к олигогидрамниону.
Таблица 2. Причины маловодия
| Материнские | |||
| Медицинские или акушерские состояния, связанные с маточно-плацентарной недостаточностью (напр.г., преэклампсия, хроническая гипертензия, коллагеновые сосудистые заболевания, нефропатия, тромбофилия) | |||
| Лекарства (например, ингибиторы ангиотензинпревращающего фермента, ингибиторы простагландинсинтетазы, трастузумаб) | |||
| Трансфузия от близнецов к близнецам (т. Е. Последовательность двойного многоводия – олигогидрамниона) | |||
| Плацентарный тромбоз или инфаркт | |||
| Плод | |||
| Хромосомные аномалии | 4, особенно связанные с нарушением выработки мочи | ||
| Ограничение роста | |||
| Гибель | |||
| Переношенная беременность | |||
| Разрыв плодных оболочек | |||
| Идиопатическая |
| Тип | Число случаев (в процентах) | ||
|---|---|---|---|
| Почечные | 94 (65) | 14 | 17 (12) |
| Анеуплоидия | 12 (8) | ||
| Центральная нервная система | 7 (5) | ||
| Скелетная система | 5 (4) | 14 Сердечно-сосудистая система 4 (3) | |
| Другое | 6 (4) | ||
| Итого | 145 |
Адаптировано из Hill, LM.Clin Obstet Gynecol. 1997; 40: 314.
Этиология олигогидрамниона в середине триместра была проиллюстрирована на серии из 128 плодов, у которых впервые было выявлено тяжелое олигогидрамнион / ангидрамнион на 13–24 неделе беременности (Shipp et al., 1996a). Наблюдались следующие этиологии: аномалия плода (51%), преждевременный разрыв плодных оболочек (PPROM) (34%), отслойка плаценты (7%), задержка роста плода (5%) и неизвестные (4%). Среди 65 аномальных плодов шесть были анеуплоидными. Повышенная концентрация альфа-фетопротеина в сыворотке крови матери (MSAFP) также была связана с олигогидрамнионом во втором триместре, с аномальным плодом или без него.Эта комбинация имеет крайне неблагоприятный прогноз: преждевременные роды, задержка роста плода, гибель плода, смерть новорожденного (Dyer et al., 1987). Олигогидрамнион, связанный с повышенным уровнем MSAFP, может быть вызван повреждением мембраны плода или плацентой с утечкой AF или крови плода в кровоток матери (Los et al., 1992).
Олигогидрамнион после амниоцентеза, по-видимому, имеет лучший прогноз. Мембраны часто «закрываются» при повторном накоплении ФП и нормальном исходе беременности.
Олигогидрамнион, впервые диагностированный в третьем триместре, часто связан с преждевременным разрывом плодных оболочек или маточно-плацентарной недостаточностью. Ограничение роста плода часто сопровождается маловодием, связанным с маточно-плацентарной недостаточностью. Послеродовая AFV обычно уменьшается, что часто приводит к олигогидрамниону, тогда как во многих случаях олигогидрамнион в третьем триместре является идиопатическим. Может существовать связь между олигогидрамнионом и беременностью в течение летнего сезона, вероятно, связанная с неоптимальной гидратацией матери в жаркую погоду (Feldman et al., 2009). Механизмы изолированного олигогидрамниона также могут включать изменения в экспрессии водных пор (аквапорин 1, аквапорин 3) в плодных оболочках и плаценте (Zhu et al., 2009).
В первую очередь можно заподозрить олигогидрамнион, потому что размер матки меньше ожидаемого для гестационного возраста. Клинический диагноз основан на обнаружении уменьшения ФП при ультразвуковом исследовании с использованием субъективных или объективных ультразвуковых критериев. Хотя обычно предпочтительнее использовать объективный критерий (индекс AF ≤ 5 см; один самый глубокий карман <2 см), субъективное подозрение на AFV у опытных исследователей имеет аналогичную чувствительность для диагностики сниженной AFV.
AFI 5-го% подвздошной кости в среднем составляет около 7 см на протяжении всей беременности, AFI ≤ 5 см более чем на два стандартных отклонения ниже среднего значения (Magann et al., 1997; Moore and Cayle, 1990). Для диагностики маловодия при многоплодной беременности используется единственный самый глубокий вертикальный карман (<2 см).
Почему уровень околоплодных вод во время беременности имеет значение
Есть много причин, по которым у вас может быть слишком много или слишком мало околоплодных вод во время беременности. Вот что вам нужно знать.
Во время 30-недельного дородового осмотра , живот Али Фини был маленького размера, поэтому ее акушер послал ее на УЗИ. Она пошла в больницу на сканирование во время обеденного перерыва в день обучения замене декретного отпуска, но не вернулась в офис. Когда УЗИ показало, что околоплодные воды у Фини опасно низки, ей быстро дали нестрессовый тест , чтобы проверить движения ребенка и частоту сердечных сокращений . Если результаты были ненормальными, ее предупредили, что ей может потребоваться экстренное кесарево сечение.
«Это был стресс, и у меня был миллион вопросов», — говорит мама из Оттавы, которая в то время жила в Ванкувере. «Мне было интересно, Я это сделал? Это потому, что я пью кофе в день? ”
При проверке пульс ребенка в норме, и она двигалась нормально. Но Фини немедленно поместили на модифицированный постельный режим и попросили пить много воды, чтобы у нее образовалась жидкость. С этого момента Фини говорит, что поставила перед собой цель выпивать 20 стаканов воды в день и отказалась от утреннего кофе.(Во время беременности можно пить нормальное количество воды в день — восемь стаканов. Это был личный выбор Фини — полностью отказаться от кофе. Во время беременности рекомендуется ограничить дозу кофеина 200–300 мг в день. )
Синдром HELLP: редкое и опасное заболевание беременности, о котором вы должны знать. Вместо того, чтобы тратить свой третий триместр, упаковывая вещи в офисе, просматривая детское снаряжение в бутиках и отправляясь на длительные прогулки по пляжу с мужем, Фини работала удаленно, делала покупки в Интернете и ходила в больницу два или три раза в неделю. для мониторинга.
«Амниотическая жидкость обеспечивает защиту, амортизацию и приятную теплую среду для развития и роста ребенка», — говорит Кеннет Лим, руководитель отделения медицины плода женской больницы Британской Колумбии в Ванкувере. «Это также приблизительный показатель состояния здоровья ребенка».
Уровень околоплодных вод оценивается во время обычного ультразвукового исследования. Если ваше последнее УЗИ было на отметке за 20 недель , и у вас нет другого запланированного УЗИ, вы узнаете о проблеме с уровнем жидкости только на более поздних сроках беременности, если вы или ваш врач заметите другие проблемы, и будет проведено дополнительное УЗИ. выполненный.(Например, если ваша шишка не соответствует гестационному возрасту; если произошло снижение шевеления плода; если у вас высокое кровяное давление; или если ваш врач или акушерка подозревают, что у ребенка может быть тазовое предлежание .)
Существуют разные методы измерения околоплодных вод, но Общество акушеров и гинекологов Канады (SOGC) рекомендует измерять на ультразвуковом изображении единственный самый глубокий карман жидкости. Карман глубже восьми сантиметров и шире одного сантиметра означает, что у вас слишком много жидкости, известной как многоводие.Карман менее двух сантиметров в глубину и один сантиметр в ширину считается маловодием. Менее 10 процентов женщин будут иметь маловодие или многоводие, диагностированное на УЗИ. Оба состояния могут вызывать осложнения или быть признаком основного заболевания у ребенка или матери.
Амниотическая жидкость поступает из разных источников: от плода, плаценты и матери. Во втором триместре моча становится основным ингредиентом, когда ребенок начинает глотать жидкость и его почки начинают работать.Амниотическая жидкость способствует развитию костей, мышц, легких и пищеварительной системы ребенка и предотвращает сдавливание пуповины. На 20 неделе беременности у женщины выпадает около 400 миллилитров жидкости. Объем удваивается до 800 миллилитров на 28 неделе беременности и остается на этом уровне до 37 недель , когда он начинает снижаться. Когда младенцы рождаются, в их амниотическом мешке содержится от 400 до 500 миллилитров — это примерно две чашки жидкости.
«Жидкость вокруг вашего ребенка в матке — это баланс между производством и удалением», — говорит Лим.«Каждый раз, когда мы диагностируем высокий или низкий уровень жидкости, появляется еще один вопрос: Почему? ”
Наиболее частым объяснением недостатка жидкости является утечка из амниотического мешка. У матери также может быть обезвоживание или проблемы с плацентой. Иногда у ребенка возникают проблемы с почками или закупорка мочевыводящих путей, или из-за врожденного дефекта может накапливаться избыток жидкости. Диабет у ребенка или матери также может привести к многоводию.
Часто причина неизвестна, как в случае с Фини. К 36 неделе у нее увеличилось количество жидкости до нормального уровня, но у ее ребенка был тазовый предлежание, вероятно, из-за того, что у нее не было достаточно воды, чтобы помочь ей занять положение. Фини было запланировано кесарево сечение на 38 неделе , и ребенок Слоан родился здоровым и без осложнений.
«Будет много случаев, когда будет много жидкости или мало жидкости, и ребенок будет в полном порядке», — говорит Лим. «Мы всегда должны помнить, что это не обязательно означает, что что-то не так.Но чем хуже становится, тем больше вероятность того, что действительно что-то не так, и медицинский работник должен решить эту проблему ».
Обычно женщины с высоким или низким уровнем жидкости находятся под тщательным наблюдением. В серьезных случаях может потребоваться удаление околоплодных вод с помощью иглы или — в редких случаях, в очень особых обстоятельствах — через катетер можно добавить жидкость (обычно физиологический раствор), — говорит Лим. Иногда избыток жидкости обманывает организм женщины, заставляя его думать, что пора рожать, вызывая преждевременные роды.
Это был самый большой страх Стефани Сомерс. После того, как она узнала, что у нее гестационный диабет от второго ребенка, вскоре ей был поставлен диагноз многоводия: 29 недель . Ее предупредили, что, возможно, придется удалить часть жидкости. К 37 неделям у мамы из Сидни, Британская Колумбия, было года, 42 недели — , и у ее ребенка также был тазовый предлежание, потому что у нее было так много лишней воды, чтобы покачиваться. «Вот тогда стало по-настоящему страшно, — говорит Сомерс. «Мне сказали, что если у меня разольется вода, я должен немедленно ехать в больницу.”
Врачи беспокоились о выпадении пуповины, когда пуповина выходит раньше ребенка, из-за положения ребенка и объема жидкости. Как только Сомерс почувствовала щекотку от схватки, она направилась в больницу, где ей сделали кесарево сечение. «Вот это да! Это много воды », — сказал кто-то в родильном отделении, когда родилась маленькая Далила.
В то время как женщины с маловодием и многоводием подвергаются большему риску преждевременных родов, кесарева сечения и мертворождения, у большинства матерей рождаются здоровые дети.«В большинстве случаев все будет хорошо», — говорит Лим. «Плохие результаты в связи с аномалиями околоплодных вод встречаются редко».
Подробнее:
Почему важен подсчет ударов во время беременности
Кофеин во время беременности: это безопасно?
Изолированное олигогидрамнион в срок как показание для индукции родов: систематический обзор и метаанализ — FullText — Диагностика и терапия плода 2016, Vol.40, № 3
Аннотация
Цель: Изучить, связано ли изолированное олигогидрамнион в срок с повышением показателей перинатальной заболеваемости и смертности и является ли индукция родов при доношенных беременностях изолированным олигогидрамнионом лучше консервативного лечения в снижении перинатальной заболеваемости и смертности. Дизайн исследования: Мы проводили поиск в базах данных с начала до мая 2015 года.Мы включили исследования, в которых оценивали изолированное маловодие в срок и перинатальный исход. Каждый результат анализировали отдельно, выполняя сравнительный анализ между исследуемой и контрольной группами. Результаты: Было включено двенадцать исследований с 35 999 женщинами: 2414 (6,7%) с изолированным маловодием и 33 585 (93,29%) с нормальным индексом околоплодных вод. Пациенты с изолированным олигогидрамнионом имели значительно более высокие показатели индукции родов [отношение шансов (ОШ) 7,56, доверительный интервал (ДИ) 4.58-12.48] и кесарево сечение (OR 2.07, CI 1.77-2.41). Были более высокие показатели по шкале Апгар. Заключение: Изолированное олигогидрамнион во время родов связано со значительно более высокими показателями индукции родов, кесарева сечения и краткосрочной неонатальной заболеваемости.
© 2016 S. Karger AG, Базель
Введение
Олигогидрамнион чаще всего определяется как индекс околоплодных вод (AFI) ≤5 см или самый большой вертикальный карман размером ≤2 см [1,2].Это считается фактором риска неблагоприятного исхода для плода, а также индикатором возможного наличия сопутствующих заболеваний у матери и / или плода. Следовательно, выявление маловодия обычно требует тщательного наблюдения за плодом.
Изолированное олигогидрамнион (ИО) относится к наличию олигогидрамниона без структурных и хромосомных аномалий плода, без ограничения роста плода, без внутриутробной инфекции и при отсутствии известных материнских заболеваний. Частота IO колеблется от 0.От 5 до 5% в зависимости от используемого определения и исследуемой популяции [3,4]. Когда ИО диагностируется в срок (> 37 полных недель беременности), это обычно считается веским показанием для индукции родов [5]. Хорошо известно, что маловодие связано с увеличением частоты неблагоприятных перинатальных исходов, возможно, в результате компрессии пуповины, связанной маточно-плацентарной недостаточности и / или окрашенной меконием ФП (MSAF). Поэтому рекомендации по индукции родов в срок были разработаны в попытке снизить частоту этих неблагоприятных исходов.Тем не менее, оригинальные отчеты, разъясняющие связь между олигогидрамнионом и неблагоприятным перинатальным исходом, включали плоды со структурными аномалиями, ограничением роста и синдромом переношенности, а также матери с различными сопутствующими заболеваниями и, таким образом, могут не применяться в случаях ИО [6,7 , 8,9,10,11,12,13,14]. Таким образом, возникает вопрос, отражает ли наблюдаемый сопутствующий неблагоприятный перинатальный исход последствия этих сопутствующих заболеваний, лечение или же они являются прямым результатом самого уменьшения объема ФП (AFV) [15].В 1999 г. Чаухан и др. [16] выполнили метаанализ (МА), оценивающий связь между AFI и неблагоприятным перинатальным исходом. Авторы подтвердили, что маловодие связано со значительным увеличением риска кесарева сечения в связи с дистрессом плода (коэффициент риска 2,2) и низким 5-минутным баллом по шкале Апгар (коэффициент риска 5,2). Четырнадцать лет спустя, в 2013 году, Rossi и Prefumo [17] опубликовали систематический обзор и MA, посвященные перинатальным исходам ИО. Авторы включили 4 исследования и пришли к выводу, что при доношенных и послеродовых беременностях ИО ассоциировалось с повышенным риском акушерских вмешательств, но не с неблагоприятным исходом для новорожденных.Американский колледж акушеров и гинекологов (ACOG) в своем практическом бюллетене за 1999 г. указывает на отсутствие убедительных данных в поддержку индукции родов при внутриутробном вмешательстве при отсутствии других факторов риска неблагоприятного перинатального исхода. Таким образом, ACOG не занимает твердой позиции в отношении оптимальных сроков доставки в таких случаях и предлагает либо доставку, либо тщательное наблюдение [18]. Интересный опрос среди 632 членов Общества материнско-фетальной медицины, опубликованный в 2009 году, показал, что примерно 80% участников считали, что индукция родов в случаях интраокулярного вмешательства не снижает перинатальную заболеваемость, или они не знали, действительно ли это. .Однако, несмотря на неуверенность в его преимуществах, 96% практикующих склонились к вмешательству в этой ситуации [19].
Мы стремились систематически повторно исследовать сомнительное обоснование этой общей практики индукции родов в срок при наличии НР, связанной с беременностью с низким риском в остальном. В частности, мы стремились выяснить, связано ли интраокулярное вмешательство в срок с повышенными показателями перинатальной заболеваемости и смертности, и действительно ли индукция родов при доношенных беременностях с интраперитонеальной беременностью превосходит консервативное лечение в снижении перинатальной заболеваемости и смертности.
Методы
Исследование было проведено на основе проспективно подготовленного протокола и представлено с использованием Предпочтительных элементов отчетности для систематических обзоров и метаанализов (Заявление PRISMA) [20].
Этот систематический обзор и МА разделены на две части: (1) исследование того, связано ли истинное ИО в срок с повышенными показателями перинатальной заболеваемости и смертности по сравнению с нормальной ФП в срок. (2) Исследование того, превосходит ли индукция родов при доношенных беременностях с внутриклеточной анестезией консервативное лечение в снижении перинатальной заболеваемости и смертности.
Поиск по литературе
Мы провели поиск в Medline, Кокрановском центральном регистре контролируемых исследований и в Web of Science с момента создания до мая 2015 года, используя следующую комбинацию ключевых слов и текстовых слов: «изолированный олигогидрамнион / с», «срок беременности», и одно из следующего: «индукция родов» или «консервативное ведение», или «ведение», или «перинатальный исход». Стратегия поиска была дополнена проверкой списков литературы найденных статей на предмет дополнительных статей, которые, возможно, не были обнаружены электронным поиском.Никаких языковых ограничений не использовалось. Специалист по информатике руководил поиском.
Выбор исследования
Мы включили рандомизированные контрольные испытания (РКИ), нерандомизированные контролируемые клинические испытания, проспективные и ретроспективные когортные исследования, а также исследования случай-контроль, все из которых оценивали, связан ли ИО (определяемый как AFI ≤5 см) в срок с повышенными показателями перинатальной заболеваемости и смертности по сравнению с нормальной доношенной ФП. Кроме того, мы провели поиск исследований, в которых оценивалось, превосходит ли индукция родов при доношенных беременностях с внутриклеточной анестезией консервативное лечение в снижении перинатальной заболеваемости и смертности.Отчеты о случаях, серии случаев, обзоры, редакционные статьи и исследования, опубликованные только в виде рефератов, были исключены. Критериями включения были: доношенная одноплодная беременность (37-42 неделя беременности) и диагноз маловодия (определяемый как AFI ≤5 см). Критерии исключения: осложненная беременность с системными заболеваниями матери, пороками развития плода или задержкой роста, а также маловодие, вызванное разрывом плодных оболочек.
Хотя нет единого мнения относительно наилучшего метода оценки, а также оптимального порогового значения для диагностики олигогидрамниона и прогноза перинатальной заболеваемости и смертности, мы решили рассматривать олигогидрамнион как AFI ≤5 см, потому что это определение наиболее часто используемый в исследованиях по оценке маловодия.
Два исследователя (G.S. и A.W.) независимо рассмотрели все потенциально относящиеся к делу статьи на соответствие критериям отбора. Заголовки и аннотации были рассмотрены на предмет возможного исключения или включения. В тех случаях, когда рецензент считал реферат потенциально подходящим или когда реферат не содержал достаточной информации для определения, для рецензирования были получены полные статьи. Разногласия между рецензентами были переданы на рассмотрение третьему рецензенту (M.H.).
Показатели результата
Первичным показателем результата была частота кесарева сечения.Вторичными критериями результатов были характеристики родов, включая индукцию родов, частоту кесарева сечения из-за неутешительного мониторинга сердечного ритма плода (NRFHR) и характеристики исходов плода, включая MSAF, оценку по шкале Апгар <7 через 1 и 5 минут, pH пуповины <7,1, и госпитализация в отделение интенсивной терапии новорожденных (NICU).
Сбор данных
Мы собрали данные об исходах беременности из исследований, которые соответствовали критериям этого ОЭ, как представлено в опубликованных статьях.Не во всех включенных исследованиях представлены все интересующие результаты, и каждая таблица результатов суммирует представленные соответствующие данные. Следовательно, каждый результат включает переменное количество исследований. Для статей, в которых абстракция данных требовала пояснений, была предпринята попытка связаться с авторами по электронной почте.
Оценка качества методологии
Мы оценили риск систематической ошибки, используя критерии, указанные в шкале Ньюкасла-Оттавы для оценки качества нерандомизированных исследований в МА [21].
Три параметра, связанных с риском систематической ошибки, оценивались в каждом включенном исследовании: выбор исследуемой популяции, сопоставимость групп и измеренный результат. Каждый параметр состоит из вопросов, разделенных на подкатегории: выбор (n = 4), сопоставимость (n = 2) и результат (n = 3). Звезды, присужденные за каждый пункт, служат для быстрой визуальной оценки методологического качества исследований. За исследование может быть присуждено максимум 9 звезд, что свидетельствует о высочайшем качестве. Исследования были классифицированы как «низкий риск» систематической ошибки при оценке ≥6 звезд, в то время как «высокий риск» систематической ошибки получил менее 6 звезд.
Риск систематической ошибки в каждом включенном исследовании оценивался индивидуально двумя рецензентами (G.S. и S.S.N.). Любые расхождения во мнениях относительно оценки риска предвзятости разрешались путем обсуждения. Оценка качества не использовалась в качестве критерия исключения.
Риск систематической ошибки в РКИ оценивался с использованием инструмента Кокрановского сотрудничества для оценки риска систематической ошибки в рандомизированных исследованиях [22]. Были оценены шесть параметров, связанных с риском систематической ошибки: (1) систематическая ошибка отбора, (2) ошибка эффективности , (3) систематическая ошибка обнаружения, (4) систематическая ошибка отсева, (5) ошибка отчетности и (6) другая ошибка.Каждый параметр оценивался как высокий или низкий риск систематической ошибки. Риск систематической ошибки оценивался индивидуально двумя рецензентами (G.S. и A.W.). Любые разногласия во мнениях разрешались путем обсуждения. Риск систематической ошибки публикации оценивался с использованием воронкообразных графиков.
Статистический анализ и синтез данных
Извлеченные релевантные данные были сведены в таблицу сопряженности 2 на 2. МА выполняли с помощью программного обеспечения MetaXL версии 1.31 (EpiGear International Pty Ltd.). Мы проанализировали каждый результат отдельно, выполнив сравнительный анализ между исследуемой и контрольной группами.Однородность исследований рассчитывалась с помощью теста I 2 , который определял процент общей вариации в исследованиях из-за гетерогенности, а не случайности [23,24]; Статистические данные Кокрана Q и I 2 использовались для измерения неоднородности и процента вариации в исследованиях, соответственно. Модель случайного эффекта и модель фиксированного эффекта использовались надлежащим образом в соответствии со значимостью теста на неоднородность. Когда I 2 составлял ≤25%, исследования считались однородными, и использовалась модель фиксированного эффекта.Когда I 2 составлял ≥75% (как в исходах «индукция родов» и «околоплодные воды, окрашенные меконием»), использовалась модель случайного эффекта. Отношения шансов (OR) с 95% доверительными интервалами (CI) были рассчитаны для установления стандартизированной разницы между IO группой и контрольной группой. Лесные участки использовались для изображения оценок эффекта для каждого исследования с их ДИ. Статистически значимым считалось р <0,05.
Был проведен апостериорный анализ чувствительности для изучения потенциальных источников неоднородности из конкретных исследований, которые могли смещать результаты анализа.Мы провели анализ чувствительности, чтобы изучить влияние качества исследования и его размера на результаты.
Этические вопросы
Это исследование является лучшим доказательством обзора ранее опубликованных данных и, как таковое, не требует одобрения этических норм. Данные не использовались ни для каких целей, кроме целей исходного исследования, и не было собрано никаких новых данных. Более того, ни один исследователь не предоставил никаких идентификаторов пациентов.
Результаты
Выбор, детали и качество исследования
Поиск дал 905 ссылок и 178 дополнительных записей, идентифицированных с помощью других ресурсов.Из них 36 были рассмотрены на предмет возможного включения (рис. 1). После исключения дополнительных 24 исследований после полнотекстового обзора 12 исследований (35 999 случаев) соответствовали критериям включения и были использованы в окончательных анализах [15,25,26,27,28,29,30,31,32,33 , 34,35]. ИО был диагностирован в 2414 случаях (6,7%, основная группа) и 33 585 случаев (93,29%) имели нормальный ФПИ (контрольная группа).
Рис. 1
Основные характеристики исследований, включенных в ОЭ, представлены в таблицах 1 и 2.Все исследования были когортными. Некоторые из допущенных исследований изучали олигогидрамнион в целом, но данные по IO были доступны для экстракции и включены в наш анализ [25,26]. В трех исследованиях особое внимание уделялось женщинам с интраокулярной беременностью, управляемой индукцией родов [27,31,32], а в 6 исследованиях измерялась частота индукции беременности среди беременных женщин [28,29,30,33,34,35].
Таблица 1
Характеристики включенных исследований
Таблица 2
Дополнительные характеристики включенных исследований
Нам удалось определить одно РКИ, подходящее для включения.В этом пилотном исследовании, в котором сравнивали индукцию родов и консервативное ведение родов при доношенных беременностях с ИО, перинатальная заболеваемость и смертность сравнивались между двумя группами исследования [36]. Результаты этого исследования и риск систематической ошибки представлены отдельно и не включены в ОЭ.
Мы связались с несколькими авторами-корреспондентами проанализированных исследований и смогли получить доступ к некоторым дополнительным данным, необходимым для анализа. В таблице 3 представлен риск систематической ошибки в каждом включенном исследовании с использованием шкалы Ньюкасла-Оттавы [21].Одиннадцать из 12 исследований, включенных в МА, были оценены как средне-высокое качество с низким риском систематической ошибки (таблица 3).
Таблица 3
Оценка риска систематической ошибки
Одно РКИ, проведенное Ek et al. [36] был оценен как «высокий риск систематической ошибки» в нескольких категориях из-за ряда методологических недостатков, включая отсутствие слепых и небольших исследовательских групп (таблица 3).
Первичный результат
Общая частота кесарева сечения была значительно выше в группе ИО по сравнению с группой нормальной ФП (13.77 против 6,31%; ИЛИ 2,07; CI 1,77–2,41; I 2 46%) (рис.2). В частности, отдельный анализ частоты кесарева сечения из-за NRFHR продемонстрировал значительно более высокие показатели в группе IO по сравнению с контролем (5,9 против 1,85%; OR 2,17; CI 1,73-2,73; I 2 0%) (рис. ).
Рис. 2
Лесной участок ставок кесарева сечения.
Рис. 3
Лесной график частоты кесарева сечения из-за неутешительной частоты сердечных сокращений плода. CS = кесарево сечение; d / t = из-за.
В одном небольшом РКИ Ek et al. [36], пациенты с NRFHR были исключены. Общая частота кесарева сечения существенно не различалась между двумя группами.
Вторичные исходы
ИО был связан со значительно более высокой скоростью индукции родов по сравнению с контрольной группой (43 против 6,53%; OR 7,56; CI 4,58-12,48; I 2 88%) (рис. 4). Аналогичные значимые ассоциации были обнаружены при оценке по шкале Апгар <7 через 1 минуту (OR 1,53; CI 1,03-2,26; I 2 0%) и через 5 минут (OR 2.01; CI 1.3-3.09), а также при поступлении в отделение интенсивной терапии (OR 1.47; CI 1.17-1.84; I 2 8%) (рис.5).
Рис. 4
Лесной участок индукции труда.
Рис. 5
Лесной график с оценкой по шкале Апгар <7 через 1 мин ( a ), через 5 минут ( b ) и частота госпитализаций в отделение интенсивной терапии ( c ).
Мы провели анализ чувствительности, в котором исследования с экстремальными результатами были исключены (Manzanares et al. [31], оценка по шкале Апгар <7 через 1 минуту; Manzanares et al.[31] и Kreiser et al. [29], поступление в отделение интенсивной терапии). Результаты подтвердились (рис. 6).
Рис. 6
Анализы чувствительности, за исключением исследований с экстремальными результатами: для баллов по шкале Апгар <7 через 1 мин ( a ) и для поступления в отделение интенсивной терапии ( b ).
pH пуповины крови <7,1 и MSAF значимо не различались между группами (рис. 7).
Рис. 7
Лесной график pH пуповины <7,1 ( a ) и MSAF ( b ).
Был проведен второй анализ чувствительности, в котором были исключены данные, извлеченные из исследований с высоким риском систематической ошибки (Ахмад и Муним [33]). Эти анализы не продемонстрировали каких-либо значительных изменений в результатах.
В единственном РКИ, опубликованном Ek et al. [36], не было обнаружено значимых различий в средней массе тела при рождении и количестве госпитализаций в отделение интенсивной терапии.
Риск систематической ошибки публикации представлен в виде 7 графиков-воронок для различных оцениваемых результатов (рис. 8).
Фиг.8
Анализ систематической ошибки публикации. — баллов по шкале Апгар <7 через 1 мин. b Оценка по шкале Апгар <7 через 5 мин. c Кесарево сечение по поводу NRFHR. d Операция кесарева сечения. e pH <7,1. f Прием в ОИТН. г MSAF.
Обсуждение
Олигогидрамнион и перинатальные исходы: результаты исследования и подтверждающие данные
В этом MA мы обнаружили, что IO при доношенных беременностях в значительной степени связано с более высокими показателями индукции родов и кесарева сечения (как в целом, так и из-за NRFHR) .Сходные ассоциации были обнаружены между доношенными беременностями IO и низкими оценками по шкале Апгар (1 и 5 минут) и поступлением в отделение интенсивной терапии. Хотя оценка по шкале Апгар через 5 минут считается лучшим предиктором долгосрочного неонатального исхода [37,38], рН пуповины не выявил значимой связи.
В то время как NRFHR и 1-минутная оценка по шкале Апгар имеют низкую чувствительность к статусу плода и исходу, pH пуповины является прямым показателем статуса оксигенации плода. Таким образом, наши результаты не совсем убедительны.
Наши результаты частично подтверждаются предыдущей небольшой МА, выполненной Росси и Префумо [17], в которую были включены проспективные и ретроспективные когортные исследования, опубликованные между 2000 и 2012 годами.Авторы пришли к выводу, что ИО при неосложненных доношенных беременностях примерно в 2 раза увеличивает количество оперативных родов из-за NRFHR. Тем не менее, авторы не смогли найти значимой связи интраокулярного вмешательства в срок с низкими оценками по шкале Апгар, низким pH пупочной артерии и поступлением в отделение интенсивной терапии. Причина разницы в результатах, вероятно, связана с разными критериями отбора (Росси и Префумо [17] включали беременность с высоким риском) и включением нескольких более поздних исследований в нашу МА (4 исследования и 3873 случая в Росси и Префумо. против.12 исследований и всего 35 999 случаев в настоящем MA).
Таким образом, мы делаем вывод, что ИО в срок связано как с высокой частотой вмешательства, так и с несколькими параметрами плода и новорожденного, которые могут указывать на компромисс. Это верно даже тогда, когда была предпринята тщательная попытка исключить все случаи высокого риска и случаи, в которых была очевидна плацентарная недостаточность. Тем не менее, долгосрочное значение этих результатов еще предстоит определить, особенно в отсутствие (во всех 3 МА) четкой связи с pH артериального пуповины.
Важно отметить, что с имеющимися данными мы не можем оценить влияние широко используемых ятрогенных вмешательств на перинатальные исходы. Нет четких доказательств, подтверждающих пользу индукции родов для краткосрочных и отдаленных неонатальных исходов в этих условиях. Также возможно, что само вмешательство (то есть индукция родов) ухудшает параметры исхода (например, в результате последствий индукции на ранних сроках).
Широко изученная проблема индукции родов и частоты кесарева сечения в настоящее время приближается к решению.Предыдущие исследования показали противоречивые результаты с тенденцией к более высокой частоте кесарева сечения при попытках индукции родов [39,40,41]. Однако более свежие данные показывают, что это, вероятно, не тот случай, когда выбираются соответствующие контрольные группы. Последние обзоры показывают, что частота кесарева сечения с индукцией родов среди доношенных беременностей не увеличивается, а на самом деле может даже снижаться [42,43,44,45]. Таким образом, высокие показатели индукции родов для беременностей IO не могут полностью объяснить высокую частоту кесарева сечения, особенно тех, которые выполняются из-за NRFHR.
Еще один аспект, который следует упомянуть при обсуждении необходимости индукции родов среди беременностей IO, — это точность AFI как истинного показателя AFV. Золотым стандартом для оценки AFV является тест на разведение красителя [46]. Однако этот метод является инвазивным и редко требуется или используется. Существует множество неинвазивных методов оценки AFV, и их количество отражает присущие каждому из этих методов неточности и недостатки. Хотя ни одна из этих косвенных оценок не доказала превосходства, при использовании AFI диагностируется значительно больше случаев маловодия и больше женщин подвергаются вмешательствам [47].Проблема диагностики олигогидрамниона состоит из двух частей. Первый связан с сомнительной точностью ультразвукового исследования при оценке фактической AFV. Во-вторых, нет единого мнения об оптимальных значениях отсечения AFI, которые точно предсказывают перинатальную заболеваемость или смертность. Однако, согласно нашим результатам, пороговое значение 5 в значительной степени связано как с медицинским вмешательством, так и с некоторыми неблагоприятными исходами.
На сегодняшний день только в одном небольшом проспективном рандомизированном исследовании оценивали материнские и неонатальные исходы при неосложненной беременности с доношенным олигогидрамнионом [36].В этом пилотном исследовании сравнивались исходы у матери и новорожденного в случаях интраокулярного вмешательства, рандомизированные либо для индукции родов, либо для выжидательной тактики. Двадцать шесть женщин после 40 полных недель беременности были рандомизированы для выжидательной тактики, а 28 женщин — для индукции родов. Первичным исходом для матери был способ родоразрешения, а первичными неонатальными исходами были рН пуповинной крови и оценка по шкале Апгар. Не было обнаружено значительных различий в каких-либо важных исходах у матери или новорожденного. Хотя это исследование повышает осведомленность о беременностях НК и ставит под сомнение текущие протоколы активного ведения, никаких реальных выводов делать нельзя, поскольку исследование страдает множеством методологических недостатков, в первую очередь небольшим размером выборки.Мы считаем, что срочно необходимы аналогичные более масштабные и тщательные исследования.
Ограничение
Наш анализ (аналогичный предыдущим) демонстрирует несбалансированный размер выборки: 6,7% всего набора данных составили исследуемую группу, а 93,29% — контрольную группу. Этот неизбежный разрыв связан с фактическим процентом ИО в популяции беременных и отсутствием проспективных рандомизированных исследований.
Другая методологическая проблема связана с высокой неоднородностью, продемонстрированной при анализе показателей индукции родов (в отличие от других проанализированных результатов).Эта неоднородность связана с крайними результатами, представленными в различных исследованиях. Из-за различных протоколов ведения несколько исследований показали почти 100% индукцию в группе IO [28], в то время как другие показали равную частоту в обеих группах [29]. Хотя высокая неоднородность требует осторожной интерпретации результатов, мы признаем, что в настоящее время ИП является убедительным показателем для индукции родов в большинстве учреждений.
Еще одно возможное ограничение — это наш выбор определения олигогидрамниона, как обсуждалось ранее.Мы не анализировали перинатальные исходы, связанные с беременностями IO, диагностированными альтернативными методами (такими как самый глубокий вертикальный карман или процентили для гестационного возраста). Недавние данные свидетельствуют о том, что самый глубокий вертикальный карман, возможно, является лучшим выбором, поскольку он обеспечивает меньшее количество ложноположительных результатов и, следовательно, меньшее количество вмешательств [48].
Два исследовательских вопроса, поднятых в этом МА, относятся к неблагоприятному перинатальному исходу. Тем не менее, основным критерием оценки результатов исследования была общая частота кесарева сечения.Нашей основной проблемой было неоправданное ятрогенное вмешательство в случае интраокулярного вмешательства, которое может привести к более высоким показателям индукции родов и / или кесарева сечения без явной пользы для плода / новорожденного. Очевидно, все включенные исследования предоставили данные как о материнском, так и о перинатальном исходе, и ни одно исследование не было исключено из-за отсутствия данных о способах родоразрешения. Таким образом, выбор первичного результата не повлиял на объем включенных исследований. Тем не менее, наиболее проблемным вопросом в этом анализе являются включенные в него исследования.Систематический и исчерпывающий поиск в литературе не выявил РКИ, за исключением одного исследования [36], и мы были вынуждены использовать наблюдательные когортные исследования. Хотя риск систематической ошибки достигал относительно высоких баллов (таблица 3), многочисленные недостатки, присущие таким исследованиям, хорошо задокументированы [49]. Причины этого включают потенциальные ошибки в исходных исследованиях (по сравнению с рандомизированными контролируемыми исследованиями) и разнообразие дизайнов исследований и популяций, что делает интерпретацию простых резюме проблематичной.Что наиболее важно, нерандомизированные когорты могут иметь серьезные различия между группами исследования, не связанные с AFV.
Кроме того, методологические вопросы, связанные с ОЭ, такие как предвзятость публикации, могут иметь особое влияние при объединении результатов наблюдательных исследований. Что касается предвзятости публикации, выборочная публикация исследований, основанная на величине и направленности их результатов, представляет особую угрозу для валидности МА обсервационных исследований [50,51,52].Мы использовали воронкообразные графики для оценки возможной систематической ошибки публикации различных оцениваемых результатов (рис. 8). Хотя методы систематической ошибки публикации были в основном разработаны для клинических испытаний, мы обнаружили, что систематическая ошибка публикации вероятна в некоторых оцениваемых исходах.
Выводы и резюме
При рассмотрении ввода-вывода в срок можно столкнуться с множеством проблем. В первую очередь, окончательный диагноз может быть поставлен только с помощью инвазивной процедуры. Все методы ультразвуковой оценки AFV неточны, а предел AFI, который является наиболее часто используемым методом, плохо определен.
Поскольку олигогидрамнион часто ассоциируется с сопутствующими заболеваниями матери и плода, влияющими на исход беременности, индукция родов при доношенных беременностях с ИО является обычным явлением (хотя по определению ИО является изолированным). Мы показали, что ИО в срок связано со значительно более высокими показателями медицинских вмешательств, включая индукцию родов и кесарево сечение. Это также связано с несколькими важными неблагоприятными исходами у новорожденных, включая низкие баллы по шкале Апгар и госпитализацию в отделении интенсивной терапии, даже при отсутствии других характеристик «высокого риска».Просто нет доказательств, подтверждающих или опровергающих обычное стимулирование родов в таких условиях, и срочно необходимы высококачественные данные. Мы не можем определить, представляют ли наши результаты преимущества общих протоколов управления или на самом деле их возможные вредные последствия. Желаемое снижение перинатальной заболеваемости не имеет твердой научной поддержки. Только рандомизированные контролируемые исследования, оценивающие оптимальные протоколы ведения в случаях доношенной беременности, решат эту проблему.
Благодарности
Мы признательны госпожеРонит Лейба за помощь в статистическом анализе.
Заявление о раскрытии информации
Авторы сообщают об отсутствии конфликта интересов.
Список литературы
- Phelan JP, Smith CV, Broussard P, Small M: оценка объема околоплодных вод с помощью четырехквадрантной техники на сроках беременности 36-42 недель.J Reprod Med 1987; 32: 540.
- Rutherford SE, Phelan JP, Smith CV, Jacobs N: четырехквадрантная оценка объема околоплодных вод: дополнение к дородовому тестированию сердечного ритма плода. Акушерский гинекол 1987; 70: 353-356.
- Хилл Л.М., Брекл Р., Вольфграм К.Р., О’Брайен ПК: Олигогидрамнион: частота последующих исходов, определяемая ультразвуком.Am J Obstet Gynecol 1983; 147: 407-410.
- Mercer LJ, Brown LJ, Petres RE, Messer RH: Обследование беременности, осложненной уменьшением околоплодных вод. Ам Дж. Обстет Гинекол 1984; 149: 355-361.
- Scwartz N, Sweeting R, Young BK: Практические модели управления изолированным маловодием: опрос перинатологов.J Matern Fetal Neonatal Med 2009; 22: 357-336.
- Чемберлин П.Ф., Чемберлен П.Ф., Мэннинг Ф.А., Моррисон И., Харман К.Р., Ланге И.Р.: Ультразвуковая оценка объема околоплодных вод. 1. Связь маргинального и уменьшенного объемов околоплодных вод с перинатальным исходом. Ам Дж. Обстет Гинекол 1984; 150: 245-249.
- Мэннинг Ф.А., Хилл Л.М., Платт Л.Д.: Качественное определение объема околоплодных вод с помощью ультразвука: обнаружение задержки внутриутробного развития плода до родов. Ам Дж. Обстет Гинекол 1981; 139: 254-258.
- Lenovo KJ, Quirk JG Jr, Cunningham FG, Nelson SD, Santos-Ramos R, Toofanian A, DePalma RT: длительная беременность.1. Наблюдения относительно причин дистресса плода. Ам Дж. Обстет Гинекол 1984; 150: 465-473.
- Бар-Хава И., Дивон М.Ю., Сардо М., Барнхард Ю.: Связано ли маловодие при переношенной беременности с перераспределением кровотока плода? Am J Obstet Gynecol 1995; 173: 519-522.
- Divon MY, Haglund B, Nisell H, Otterblad PO, Westgren M: Заболеваемость плода и новорожденного при послеродовой беременности: влияние гестационного возраста и ограничения роста плода.Am J Obstet Gynecol 1998; 178: 726-731.
- Мур Т.Р.: Клиническая оценка околоплодных вод. Clin Obstet Gynecol 1997; 40: 303-313.
- Бэнкс Э.Х., Миллер Д.А.: Перинатальные риски, связанные с пограничным индексом околоплодных вод.Ам Дж. Обстет Гинекол 1999; 180: 1461-1463.
- Кейси Б.М., Макинтайр Д.Д., Блум С.Л., Лукас М.Дж., Сантос Р., Твиклер Д.М., Рамус Р.М., Левено К.Дж.: исходы беременности после дородового диагноза олигогидрамниона на 34 неделе беременности или позже. Am J Obstet Gynecol 2000; 182: 909-912.
- Шерер Д.М.: Обзор динамики околоплодных вод и загадки изолированного маловодия.Am J Perinatol 2002; 19: 253-266.
- Zhang J, Troendle J, Meikle S, Klebanoff MA, Rayburn WF: Изолированное маловодие не связано с неблагоприятными перинатальными исходами. BJOG 2004; 111: 220-225.
- Chauhan SP, Sanderson M, Hendrix NW, Magann EF, Devoe LD: Перинатальный исход и индекс околоплодных вод в дородовом и внутриродовом периодах: метаанализ.Ам Дж. Обстет Гинекол 1999; 181: 147.
- Росси AC, Prefumo F: Перинатальные исходы изолированного олигогидрамниона при доношенной и послеродовой беременности: систематический обзор литературы с метаанализом. Eur J Obstet Gynecol Reprod Biol 2013; 169: 149-154.
- Американский колледж акушеров и гинекологов: дородовое наблюдение за плодом.Сборник 2000 г., Бюллетень практики ACOG № 9. Вашингтон, Американский колледж акушеров и гинекологов, 1999 г., стр. 927-937.
- Scwartz N, Sweeting R, Young BK: Практические модели управления изолированным маловодием: опрос перинатологов. J Matern Fetal Neonatal Med 2009; 22: 357-336.
- Мохер Д., Либерати А., Тецлафф Дж., Альтман Д. Г.; PRISMA Group: Предпочтительные элементы отчетности для систематических обзоров и метаанализов: заявление PRISMA. Энн Интерн Мед 2010; 8: 336-341.
- Станг A: Критическая оценка шкалы Ньюкасла-Оттавы для оценки качества нерандомизированных исследований в метаанализах.Eur J Epidemiol 2010; 25: 603-605.
- Хиггинс Дж., Альтман Д.Г., Гётше П.К., Юни П., Мохер Д., Оксман А.Д., Савович Дж., Шульц К.Ф., Стерн Дж.А.К .: инструмент Кокрановского сотрудничества для оценки риска систематической ошибки в рандомизированных исследованиях. BMJ 2011; 343: d5928.
- Хиггинс Дж. П., Томпсон С. Г.: Количественная оценка неоднородности в метаанализе.Стат Мед 2002; 21: 1539-1558.
- Хиггинс Дж. П., Томпсон С. Г., Дикс Дж. Дж., Альтман Д. Г.: Измерение несогласованности в метаанализах. BMJ 2003; 327: 557-560.
- Chauhan SP, Cowan BD, magann EF, Roberts WE, Morrison JC, Martin JN Jr: Индекс околоплодных вод в родах, плохой диагностический тест для неблагоприятного перинатального исхода.J. Reprod Med 1996; 41: 860-866.
- Chauhan SP, Magann EF, Perry KG, Morrison JC: Индекс околоплодных вод в родах и карман с двумя диаметрами являются плохими предикторами неблагоприятного неонатального исхода. J. Perinatol 1997; 17: 221-224.
- Конвей Д.Л., Адкинс В.Б., Шреде Б., Лангер О.: Изолированное маловодие во время доношенной беременности: клиническое ли это явление? J Matern Fetal Med 1998; 7: 197-200.
- Rainford M, Adair R, Scialli AR, Ghidini A, Spong CY: Индекс околоплодных вод при неосложненной доношенной беременности. J Reprod Med 2001; 46: 589-592.
- Kreiser D, El-Sayed YY, Sorem KA, Chitkara U, Holbrook RH Jr, Druzin ML: Снижение индекса околоплодных вод при беременности с низким риском.J Reprod Med 2001; 46: 743-746.
- Локателли А., Вергани П., Тосо Л., Вердерио М., Пецзулло Дж. К., Гидини А.: Перинатальный исход, связанный с маловодием при неосложненных сроках беременности. Arch Gynecol Obstet 2004; 269: 130-133.
- Manzanares S, Carrillo MP, González-Perán E, Puertas A, Montoya F: Изолированное маловодие при доношенных беременностях как показание для индукции родов.J Matern Fetal Neonatal Med 2007; 20: 221-224.
- Данон Д., Бен-харуш А., Йогев Ю., Бар Дж., Ход М., Пардо Дж.: Простагландин Е 2 индукция родов для изолированного маловодия у женщин с неблагоприятной шейкой матки в срок. Fetal Diagn Ther 2007; 22: 75-79.
- Ахмад Х., Муним С. Изолированное маловодие не является показателем неблагоприятного перинатального исхода.Дж. Пак Мед Ассо 2009; 59: 691-694.
- Ашвал Э., Хирш Л., Меламед Н., Авирам А., Визницер А., Йогев Ю.: Связь между изолированным олигогидрамнионом в срок и исходом беременности. Arch Gynecol Obstet 2014; 290: 875-881.
- Lakshmi GR, Jyothsna D: Влияние индекса околоплодных вод на исход плода.J Evid Based Med Healthcare 2015; 2: 1455-1463.
- Эк С., Андерссон А., Йоханссон А., Кубликас М. Олигогидрамнион при неосложненной беременности сроком более 40 полных недель. Fetal Diagn Ther 2005; 20: 182-185.
- Апгар V: Предложение по новому методу оценки новорожденного.Curr Res Anesth Analg 1953; 32: 260-267.
- Кейси Б.М., Макинтайр Д.Д., Левено К.Дж.: Постоянное значение шкалы Апгар для оценки новорожденных. N Engl J Med 2001; 344: 467-471.
- Boulvain M, Marcoux S, Bureau M, Fortier M, Fraser W: Риски индукции родов при неосложненных сроках беременности.Pediatr Perinat Epidemiol 2001; 15: 131-138.
- Dublin S, Lydon-Rochelle M, Kaplan RC, Watts DH, Critchlow CW: Материнские и неонатальные исходы после индукции родов без определенных показаний. Am J Obstet Gynecol 2000; 183: 986-994.
- Маслоу А.С., Суини А.Л.: Плановая индукция родов как фактор риска кесарева сечения среди доношенных женщин с низким риском.Obstet Gynecol 2000; 1: 917-922.
- Дрожжи Дж. Д., Джонс А., Поскин М.: Индукция родов и связь с кесаревым сечением: обзор 7001 последовательной индукции. Ам Дж. Обстет Гинекол 1999; 180: 628-633.
- Caughey A: Индукция родов: увеличивает ли это риск кесарева сечения? BJOG 2014; 121: 658-661.
- Мишанина Э., Рогозинская Э., Татти Т. и др.: Использование индукции родов и риск кесарева сечения: систематический обзор и метаанализ. CMAJ 2014; 186: 665-673.
- Вуд С., Купер С., Росс С. Увеличивает ли индукция родов риск кесарева сечения? Систематический обзор и метаанализ испытаний с участием женщин с интактными плодными оболочками.BJOG 2014; 121: 674-685.
- Charles D, Jacoby HE: предварительные данные об использовании аминогиппурата натрия для определения объема околоплодных вод. Am J Obstet Gynecol 1966; 95: 266-269.
- Набхан А.Ф., Абдельмула Ю.А.: Индекс околоплодных вод по сравнению с одним самым глубоким вертикальным карманом: метаанализ рандомизированных контролируемых испытаний.Int J Gynaecol Obstet 2009; 104: 184-188.
- Набхан А.Ф., Абдельмула Ю.А.: Индекс околоплодных вод по сравнению с одним самым глубоким вертикальным карманом в качестве скринингового теста для предотвращения неблагоприятного исхода беременности. Кокрановская база данных Syst Rev 2008: CD006593.
- Blettner M, Sauerbre W, Schlehofer B, Scheuchenpflug T, Friedenreich C: Традиционные обзоры, метаанализы и объединенные анализы в эпидемиологии.Int J Epidemiol 1999; 28: 1-9.
- Розенталь Р: Проблема с файловым ящиком и терпимость к нулевым результатам. Psychol Bull 1979; 86: 638-641.
- Истербрук П.Дж., Берлин Дж. А., Гопалан Р., Мэтьюз Д. Р.: Предвзятость публикации в клинических исследованиях.Ланцет 1991; 337: 867-872.
- Дикерсин К., Мин Ю.И.: Клинические испытания NIH и предвзятость публикации. Онлайн клинические испытания J Curr 1993: 50.
Автор Контакты
Гай Шрем, доктор медицины
Отделение акушерства и гинекологии
Медицинский центр Хиллель Яффе
Хадера 38100 (Израиль)
Эл. Почта [email protected]
Подробности статьи / публикации
Предварительный просмотр первой страницы
Поступила: 14 декабря 2015 г.
Принята к публикации: 4 апреля 2016 г.
Опубликована онлайн: 4 мая 2016 г.
Дата выпуска: октябрь 2016 г.
Количество страниц для печати: 13
Количество рисунков: 8
Количество столов: 3
ISSN: 1015-3837 (печатный)
eISSN: 1421-9964 (онлайн)
Для дополнительной информации: https: // www.karger.com/FDT
Авторские права / Дозировка препарата / Заявление об ограничении ответственности
Авторские права: Все права защищены. Никакая часть данной публикации не может быть переведена на другие языки, воспроизведена или использована в любой форме и любыми средствами, электронными или механическими, включая фотокопирование, запись, микрокопирование или с помощью какой-либо системы хранения и поиска информации, без письменного разрешения издателя. .
Дозировка лекарств: авторы и издатель приложили все усилия, чтобы гарантировать, что выбор и дозировка лекарств, указанные в этом тексте, соответствуют текущим рекомендациям и практике на момент публикации.Однако ввиду продолжающихся исследований, изменений в правительственных постановлениях и постоянного потока информации, касающейся лекарственной терапии и реакций на них, читателю настоятельно рекомендуется проверять листок-вкладыш для каждого препарата на предмет любых изменений показаний и дозировки, а также дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендованным агентом является новый и / или редко применяемый препарат.
Отказ от ответственности: утверждения, мнения и данные, содержащиеся в этой публикации, принадлежат исключительно отдельным авторам и соавторам, а не издателям и редакторам.Появление в публикации рекламы и / или ссылок на продукты не является гарантией, одобрением или одобрением рекламируемых продуктов или услуг или их эффективности, качества или безопасности. Издатель и редактор (-ы) не несут ответственности за любой ущерб, причиненный людям или имуществу в результате любых идей, методов, инструкций или продуктов, упомянутых в контенте или рекламе.
Низкий уровень околоплодных вод, риск нормальных родов отсутствует
По словам акушеров Джона Хопкинса, врачам, возможно, не придется рожать раньше срока, если вокруг него мало околоплодных вод.В исследовании, которое будет представлено 7 февраля на ежегодном собрании Общества медицины матери и плода в Сан-Франциско, исследователи показывают, что младенцы, родившиеся в таких условиях на сроке 37 недель беременности, жили так же, как и дети, рожденные от женщин, чьи матки оставались нормальными. количество околоплодных вод. Не было обнаружено значительных различий в весе детей при рождении, уровне кислоты в пуповинной крови или продолжительности пребывания в больнице.
Как правило, врачи беспокоились о женщинах с низким уровнем околоплодных вод в третьем триместре — состоянием, называемым олигогидрамнионом — потому что слишком мало жидкости может быть связано с неполным развитием легких, медленным ростом плода и осложнениями во время родов.Глубина околоплодных вод измеряется в сантиметрах. Нормальные размеры колеблются от 5 до 25 сантиметров; любая сумма менее 5 сантиметров считается низкой.
«Эти результаты исследования очень удивительны — они противоречат общепринятому мнению», — говорит Эрнест М. Грэм, доктор медицины, старший автор исследования и доцент кафедры гинекологии и акушерства. «Амниотическая жидкость поступает из мочи ребенка, а моча является результатом хорошего кровотока, поэтому, если мы видим низкий уровень жидкости, мы предполагаем, что кровоток, вероятно, плохой, и плод находится под угрозой.Это исследование показывает, что анализ жидкости не так хорош, как мы думали, и, скорее всего, нет причин рожать ребенка раньше срока, если другие тесты в норме ».
Исследователи изучили 262 женщины (131 с олигогидрамнионом и 131 с нормальным количеством околоплодных вод), родивших в больнице Джона Хопкинса в период с ноября 1999 года по июль 2002 года, сравнивая состояние здоровья младенцев при рождении. Пациенты с олигогидрамнионом родились раньше, но реже им требовалось кесарево сечение.Младенцы, рожденные от матерей с изолированным низким содержанием околоплодных вод, были нормального размера и не подвергались повышенному риску респираторных заболеваний, незрелого кишечника или заболеваний головного мозга.
Соавторами исследования были Рита Дриггерс, Карин Блейкмор и Синтия Холкрофт.
###
Пресс-релизы Медицинского учреждения Джонса Хопкинса доступны в режиме EMBARGOED на сайте EurekAlert по адресу http://www.eurekalert.org, а также в службе прямой электронной почты Управления по связям с общественностью и связям с общественностью.Чтобы зарегистрироваться, позвоните по телефону 410-955-4288 или отправьте электронное письмо по адресу [email protected].
В случае ПОЧТОВОГО ВЫПОЛНЕНИЯ их можно найти на http://www.hopkinsmedicine.org
Реферат № 318: Дриггерс Р. и др. «Ухудшают ли неонатальные исходы при родах, вызванных олигогидрамнионом?»
Связанные веб-сайты:
Услуги по охране здоровья женщин в Johns Hopkins
http://www.hopkinsmedicine.org/women.html
Общество медицины матери и плода
http: // www.smfm.org
Заявление об ограничении ответственности: AAAS и EurekAlert! не несут ответственности за точность выпусков новостей, размещенных на EurekAlert! участвующими учреждениями или для использования любой информации через систему EurekAlert.
Низкий уровень амниотической жидкости — Олигогидрамнион
Сообщали ли вам, что у вашего ребенка низкий уровень околоплодных вод?
Эта статья написана простым языком, чтобы помочь вам понять, что это значит для вас и вашего ребенка.
Начнем с самого начала.
Примерно на 12 день после зачатия внутри матки начинает формироваться амниотический мешок.
Амниотический мешок будет удерживать ребенка и околоплодные воды на протяжении всей беременности.
В течение первого триместра околоплодные воды в основном состоят из жидкости, выделенной от матери.
Во втором триместре ребенок глотает и выделяет околоплодные воды.
Со временем большая часть околоплодных вод будет мочой, созданной ребенком.
Легкие также заполнены околоплодными водами, и ребенок будет практиковать дыхание к концу беременности.
Низкий уровень околоплодных вод
Примерно у 4% женщин будет диагностирован низкий уровень околоплодных вод (маловодие) во время беременности.
Итак, что вызывает это и как это влияет на роды и роды?
Почему имеет значение уровень амниотической жидкости?
У околоплодных вод есть несколько функций, и они предназначены либо для развития, либо для защиты.В их числе:
- Действует как подушка и защищает ребенка от любых травм или травм, которые могут произойти (например, если мать поскользнется или испытает внезапное резкое движение, такое как падение или автомобильная авария).
- Позволяет ребенку двигаться, позволяя мышцам и костям развиваться и расти, а также защищает от инфекции.
- Плавание в жидкости также предотвращает сдавливание пуповины, которое может лишить ребенка кислорода.
- Согревает ребенка и поддерживает постоянную температуру 37.6C (99,7F).
- Позволяет ребенку практиковать дыхание на более поздних сроках беременности, помогая развитию легких и респираторных структур.
- Проглатывание и выделение жидкости способствует развитию и использованию пищеварительной системы.
Что вызывает низкий уровень околоплодных вод?
Наиболее частыми факторами, вызывающими низкий уровень околоплодных вод, являются:
- Дефекты почек или мочевыводящих путей у ребенка
- Разрыв мембраны
- Проблемы с плацентой, такие как отслойка плаценты, из-за которой у ребенка снижается диурез
- Беременность двойней
- Высокое артериальное давление и преэклампсия
- Сахарный диабет матери
- Обезвоживание матери
- Перенос свиданий (на поздних сроках беременности уровень околоплодных вод естественным образом снижается).
Каковы риски при низком уровне околоплодных вод?
Олигогидрамнион в первой половине беременности встречается редко, но может вызвать следующие осложнения:
При олигогидрамнионе во второй половине беременности могут возникнуть следующие осложнения:
- Преждевременные роды
- Ограничение внутриутробного развития (ЗВУР)
- Проблемы с развитием легких
- Сжатие пуповины во время родов
Как диагностируется олигогидрамнион?
Сегодня диагностика проводится с помощью УЗИ и оценки количества жидкости в матке, окружающей ребенка.Подробнее об уровне околоплодных вод можно прочитать здесь.
Количество жидкости можно измерить двумя способами:
- Оценка индекса амниотической жидкости (AFI): четыре «кармана» жидкости измеряются с помощью ультразвука и суммируются, в результате получается индекс амниотической жидкости (AFI)
- Измерения в глубоких карманах: самый глубокий вертикальный карман для жидкости определяется ультразвуком и измеряется в сантиметрах
Когда AFI показывает уровень жидкости менее 5 сантиметров, отсутствие кармана для жидкости глубиной 2–3 см или объем жидкости менее 500 мл на сроке гестации 32–36 недель, тогда возникает подозрение на маловодие.В настоящее время не существует стандарта относительно того, что считать высоким или низким уровнем околоплодных вод, и большинство случаев являются изолированными, то есть нет основной проблемы, вызывающей снижение уровня жидкости.
Управление олигогидрамнионом
Индукция родов — это обычное лечение при низком уровне околоплодных вод, независимо от того, есть ли осложнения, подвергающие ребенка риску. Однако это не всегда может быть лучшим вариантом.
Часто женщин, назначенных на свидание, отправляют на обычное сканирование, и низкий результат жидкости неудивителен, учитывая, что уровень околоплодных вод обычно начинает снижаться примерно с 37 недели беременности.
Если беременность имеет низкий риск и нет осложнений, нет доказательств в пользу индукции у женщин с маловодием.
Исследования показывают, что диагноз олигогидрамниона при здоровой доношенной беременности не связан с осложнениями, но увеличивает риск вмешательства.
Материнское увлажнение может улучшить уровень околоплодных вод.
Если у вас диагностировано маловодие при здоровой в других отношениях беременности, вы можете решить пройти еще один тест через 24 часа перорального или внутривенного введения жидкости.
Питье электролитов во время беременности полезно независимо от того, низкий у вас уровень жидкости или нет.
В Австралии есть порошок электролита (смешанный с водой) под названием Endura, который может быть полезен во время и после беременности.
Избегайте спортивных напитков, таких как Powerade и Gatorade, которые полны сахара.
Если есть известное осложнение, вызывающее низкий уровень околоплодных вод, то для вашего ребенка может быть безопаснее родиться раньше, чем подождать и обратиться к подходу .
Обсудите возможные варианты со своим врачом.
При низком уровне околоплодных вод ваш ребенок не так защищен от схваток во время родов, особенно во время индукционного медикаментозного вмешательства.
Это может привести к сдавливанию пуповины и появлению у ребенка признаков дистресса из-за нехватки кислорода, что приведет к экстренному кесареву сечению.



 ]
] 1): 524-8. [PubMed: 9380309]
1): 524-8. [PubMed: 9380309] Способ родов и перинатальные исходы после диагностики олигогидрамниона в срок в Китае. J Matern Fetal Neonatal Med. 2020 июл; 33 (14): 2408-2414. [PubMed: 30486718]
Способ родов и перинатальные исходы после диагностики олигогидрамниона в срок в Китае. J Matern Fetal Neonatal Med. 2020 июл; 33 (14): 2408-2414. [PubMed: 30486718].jpg) [PubMed: 22298867]
[PubMed: 22298867]