расположение на сгибе выше локтя (фото), причины воспаления
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
Лимфатические узлы играют важную роль в жизнедеятельности организма, выполняя функцию биологического фильтра. Воспаление этих органов может быть признаком серьезной патологии. Локтевые лимфоузлы защищают сустав от различного мусора и проникновения инфекции.
Назначение лимфоузлов
Организм человека снабжен несколькими группами лимфатических узлов, через которые проходит и фильтруется вся лимфа. Благодаря такой природной фильтрации уничтожаются инфекции.
Основное назначение лимфоузлов состоит в фильтрации лимфы. Лимфатические узлы, являясь защитными органами, участвуют в обменных процессах и отвечают за состояние иммунной системы.
Общая работа лимфатической системы регулируется гормонами и нервной системой.
Расположение
Каждая группа лимфоузлов на суставном сгибе находится в месте расположения кровеносных сосудов, на участках их разветвлений в направлении внутренних органов.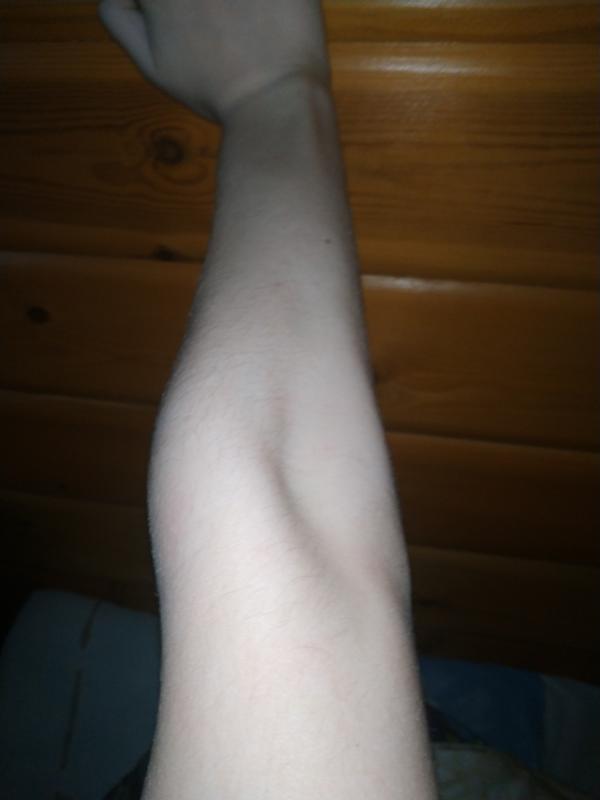
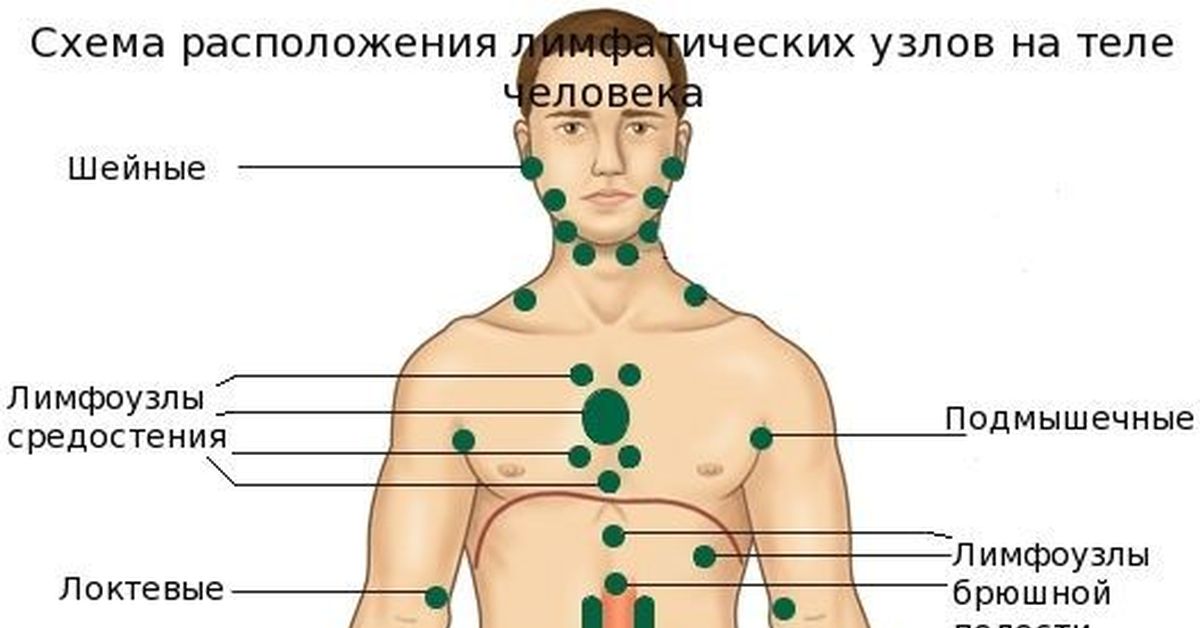
Зная местонахождения лимфоузлов, можно при увеличении фильтрующих органов сразу обратиться к лечащему врачу. Группы лимфатических узлов расположены следующим образом:
- руки снабжены надключичными и подключичными узлами, расположенные выше подмышечных впадин, и переходящие в подмышечные впадины. Эта группа маленьких лимфоузлов, расположенных парами выше суставного сгиба, и прощупать их очень сложно;
- локтевые группы лимфоузлов отвечают за фильтрацию лимфы, идущую от предплечья.
Расположение лимфатических узлов на руке может быть ниже областей сгиба, и выглядит следующим образом:
- лимфоузел на руке ниже локтя, расположенный с внутренней стороны, идет от предплечья, и направляется в железы подмышечных впадин;
- срединные узлы находятся в районе кисти со стороны ладони;
- наружные или латеральные лимфатические узлы расположились посередине запястья. К группе лимфоузлов относятся сосуды 3, 4 и 5 пальцев;
- в локтевой ямке ниже плеча в наличии глубокий узел, фильтрующий лимфу от артерий;
- плечо снабжено надключичными и подключичными лимфоузлами.

На пальцах верхних конечностей лимфатических узлов нет. По сосудам пальцев проходит лимфа, но поступает в узлы, расположенные в районе локтя.
Как выглядят лимфоузлы на локтевом сгибе можно посмотреть на предложенном фото.
Заболевания
Лимфа представляет собой чистую воду, протекающую по лимфатическим узлам, и несущую нерастворимые частицы с посторонними веществами, захваченными из внутренних органов и соединительной ткани.
Обычно лимфатический узел имеет форму шарика, но с возрастом форма может измениться. В результате изменения узлы слипаются и принимают форму ленты.
Обследуя различные группы лимфоузлов можно обнаружить некоторые виды заболеваний на начальной стадии развития. В случае развития патологического процесса узлы будут набухшие и увеличенные в размерах.
Выделяют следующие заболевания, при которых воспаляются и увеличиваются в размерах группы лимфатических узлов, расположенных в локте:
- Заболевания с инфекционной природой развития, поражающие организм полностью.
 К таким заболеваниям относится туберкулез, токсоплазмоз, лейкемия.
К таким заболеваниям относится туберкулез, токсоплазмоз, лейкемия. - Суставные патологии, возникающие на фоне высоких нагрузок и воспалительных процессов, при которых, при сгибании, возникает боль. Это артрит, остеопороз, артроз.
- Лимфоретикулез или болезнь кошачьих царапин.
- Травмы механического характера увеличивают вероятность воспаления узлов. Это раны, ушибы.
- Воспалительные процессы локтевого сустава, протекающие в гнойной форме.
Основными причинами воспаления фильтрующих узлов являются внутренние инфекционные процессы и патологии, протекающие вблизи расположения лимфатических групп.
Диагностика
При диагностике различных патологий обязательно обследуют лимфатические узлы. Воспаленные и увеличенные в размерах группы лимфоузлов являются симптомом некоторых патологических процессов. Поэтому так важно обращать внимание на первые симптомы, а также при частых увеличениях в размерах лимфоузлов.
Чтобы выявить причину патологического воспаления лимфатических узлов, необходимо пройти следующие диагностические процедуры:
- УЗИ исследование, позволяющее определить размеры и место воспаления, а также повышение мышечных спазмов.

- Компьютерная томография или МРТ. Эти методики позволяют определить структуру тканей лимфоузлов и оценить стадию развития воспалительного процесса.
- При подозрениях на злокачественное новообразование проводится забор тканей лимфатического узла на биопсию.
- Выполняется тест на онкомаркеры. При помощи этой диагностической методики удается выяснить природу воспаления.
Для лечения и профилактики БОЛЕЗНЕЙ СУСТАВОВ и ПОЗВОНОЧНИКА наши читатели используют метод быстрого и безоперационного лечения, рекомендованный ведущими ревматологами России, решившими выступить против фармацевтического беспредела и представивших лекарство, которое ДЕЙСТВИТЕЛЬНО ЛЕЧИТ! Мы ознакомились с данной методикой и решили предложить её вашему вниманию.Читать подробнее…
По результатам диагностического обследования ставится диагноз и назначается лечение. В случае необходимости терапевт направляет пациента к узкому специалисту.
В случае необходимости терапевт направляет пациента к узкому специалисту.
Воспаление лимфоузлов
Лимфоузел может воспалиться из-за развития серьезных заболеваний не только в локтевом суставе, но и во внутренних органах.
Воспаление лимфоузлов происходит при лимфостазе, врожденном или приобретенном. В зоне риска находятся женщины, которым провели операцию на молочных железах. Лимфостаз сопровождается следующими симптомами:
- узлы воспаляются в подмышечной впадине;
- при ощупывании лимфоузлов возникают сильные боли, может локально подниматься температура;
- отечность захватывает всю руку.
При появлении перечисленных симптомов необходимо обратиться к врачу для выяснения причины воспалительного процесса.
Увеличение лимфоузлов
Увеличение лимфатических узлов может сопровождаться следующей симптоматикой:
- ломота в верхней конечности и во всем теле;
- лихорадочное состояние;
- повышенная локальная или общая температура;
- повышенное потоотделение;
- общая слабость, утомляемость;
- пропадает аппетит.

Перечисленные симптомы характерны для лимфомы — рака лимфатической системы, но их часто путают с гриппом и вирусной инфекцией. При вирусных или простудных заболеваниях симптомы не удерживаются продолжительное время, и после начала лечения быстро проходят.
При онкологических заболеваниях симптоматика не уходит, узлы стремительно увеличиваются в размерах, изменяют форму и становятся болезненными при прощупывании.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>Чтобы не упустить время при развитии онкологического заболевания и начать лечение, при обнаружении увеличившихся в размере лимфоузлов нужно быстрее обратиться к врачу.
Другие причины воспаления
Суставные лимфоузлы могут воспаляться и по другим причинам:
- Травмы и повреждения механического характера, к которым относятся вывихи, удары, переломы, растяжения связочного аппарата.

- Узлы могут воспалиться после оперативного вмешательства.
- Инфекционные заболевания.
- Лишний вес, ожирение.
- Воспаление лимфатических узлов может произойти при отсутствии активности верхних конечностей в течение продолжительного периода. После активной физической нагрузки мышечная ткань начнет активно сокращаться и воспаление уйдет.
Любое суставное повреждение верхней конечности выступает фактором, провоцирующим воспаление локтевых лимфатических узлов. Узлы могут воспаляться и по причине воспалительных процессов, происходящих во внутренних органах.
Выявлены случаи, когда воспаление локтевых узлов вызывает гнойные патологии верхних конечностей.
Лечение
Лечебная методика при воспаленных и увеличенных в размерах лимфоузлах зависит от причины, вызвавшей патологический процесс. Для устранения воспаления применяется два вида лечения: консервативное и хирургическое.
Суть лечения состоит в первоначальном устранении провоцирующего воспаление фактора.
Консервативное лечение состоит из следующих мероприятий:
- Прием медикаментов, стабилизирующих кровоток и препятствующих развитию тромбоза. Для устранения болевых ощущений назначаются обезболивающие препараты. Если причиной воспаления лимфоузлов стала гнойная или вирусная инфекция, то показан курс антибиотиков. Для снятия отечности, покраснения, температуры используют противовоспалительные медикаментозные препараты. Пораженный локоть обрабатывает наружными антисептиками, к примеру Фурацилином или Диоксидином. Для снятия воспаления используют мазь Троксевазин или Гепарин.
- Физиотерапевтические сеансы сочетают с курсом медикаментозных средств. Больной сустав обрабатывают кварцем, назначают прогревание УВЧ. Если беспокоят сильные боли, могут назначить суставную блокаду хлор-этилом. Это процедура местного воздействия холодом на участки воспаленных лимфатических узлов.
- Врач дает рекомендации по питьевому домашнему режиму. Необходимо увеличить количество употребляемой жидкости на протяжении суток.

При тяжелых формах воспалительного процесса назначают переливание солевых кровезаменителей с плазмой.
Оперативное вмешательство
Операционное вмешательство по поводу воспаления лимфатических узлов, показано в случае диагностирования абсцессов или гнойного воспаления соединительной ткани.
Операции на лимфоузлах проводят под местным обезболиванием либо под общим наркозом.
В процессе операционного вмешательства производят вскрытие воспалившегося узла. Вскрытую полость дренируют, применяя марлевые полоски, пропитанные натрием хлоридом. Осложнения после операции являются редким случаем.
В качестве хирургического метода применяют полное иссечение воспалившегося узла с захватом близлежащих тканей. Если большая часть воспаленного узла затронута некрозом, то все равно сохраняется связь с общей лимфатической системой.
Такое устройство биологического фильтра позволяет полностью восстановить движение лимфы на пораженном участке.
Профилактические мероприятия
После излечения лимфаденита необходимо придерживаться врачебных рекомендаций, направленных на исключение повторного воспалительного процесса. Профилактика воспаления лимфатических узлов заключается в соблюдении следующих правил:
Профилактика воспаления лимфатических узлов заключается в соблюдении следующих правил:
- при повреждении кожного покрова в результате травмирования руки, необходимо исключить попадание грязи в ранки. Для этой цели поврежденный участок кожи обрабатывается антисептическим средством;
- проходить профилактический осмотр зубов;
- при образовании фурункулов или других гнойных воспалениях нужно обратиться к врачу для устранения явления;
- при любом, даже одном признаке воспаления лимфоузлов, или их увеличения в размерах, необходимо обратиться за врачебной помощью.
Самолечение гнойных процессов может привести к развитию свищей, сепсиса, нарушению лимфотока.
При своевременном обращении за медицинской помощью, лимфаденит успешно лечится. При успешном лечении и соблюдении профилактических мер полностью исключается повторное развитие патологического процесса.
Нужно серьезно относиться к любому, даже незначительному повреждению на локтевом суставе. Если вовремя не обработать антисептиком небольшую ссадину или царапину, то по прошествии пары дней лимфатические узлы в районе локтевого сустава могут воспалиться и увеличиться в размерах.
Если вовремя не обработать антисептиком небольшую ссадину или царапину, то по прошествии пары дней лимфатические узлы в районе локтевого сустава могут воспалиться и увеличиться в размерах.
Как забыть о болях в суставах навсегда?
Вы когда-нибудь испытывали невыносимые боли в суставах или постоянные боли в спине? Судя по тому, что вы читаете эту статью — с ними вы уже знакомы лично. И, конечно, вы не понаслышке знаете, что такое:
- постоянные ноющие и острые боли;
- невозможность комфортно и легко передвигаться;
- постоянное напряжение мышц спины;
- неприятный хруст и щелканье в суставах;
- резкие прострелы в позвоночнике или беспричинные боли в суставах;
- невозможность долго сидеть в одной позе.
А теперь ответьте на вопрос: вас это устраивает? Разве такую боль можно терпеть? А сколько денег вы уже потратили на неэффективное лечение? Правильно — пора с этим кончать! Согласны? Именно поэтому мы решили опубликовать эксклюзивное интервью, в котором раскрыты секреты избавления от болей в суставах и спине. Ознакомиться подробнее…
Ознакомиться подробнее…
Лечение Локтевой бурсит — Ортопедия Руслана Сергиенко
Локтевой бурсит (бурсит локтевой сумки, бурсит локтевого сустава) — это воспаление локтевой сумки, которая расположена между кожными покровами и локтевым отростком локтевой кости.Сумка располагается на задней поверхности в области локтевого сустава. При воспалении в сумке появляется воспалительная жидкость, а стенки сумки утолщаются и становятся болезненными. Бурсит локтевой сумки может вызвать ряд проблем, обусловленных ограничением функции локтевого сустава.
Причины развития локтевого бурсита (бурсита локтевой сумки, бурсита локтевого сустава)
Причины воспаления могут быть разными, от банальной травмы до инфекции. По классификации выделяют септические (инфекционные) и асептические (воспалительные) бурситы. Для локтевой сумки характерными являются оба вида бурсита.
Для локтевой сумки характерными являются оба вида бурсита.
В некоторых случаях локтевая сумка может повредиться в результате прямого механизма травмы, например, удара или падения на область локтевого сустава. Травма вызывает надрывы тканей локтевой сумки и кровоизлияние в полость локтевой сумки. В некоторых случаях кровь может полностью заполнить полость локтевой бурсы и бурса может раздуться, в результате чего локтевой сустав принимает характерную форму.
Считается, что скопившаяся в полости локтевой сумки кровь запускает воспалительную реакцию. В результате воспаления стенки локтевой сумки утолщаются, становятся не такими эластичными и их скользящие свойства исчезают. В результате развивается бурсит локтевой сумки.
Бурсит локтевой сумки может возникнуть из-за постоянного давления на область локтевого сустава. Некоторые рабочие выполняют работу в положении, когда опираются локтями о твердую поверхность. Если локоть постоянно травмируется, это приводит к развитию воспаления и развивается бурсит локтевой сумки.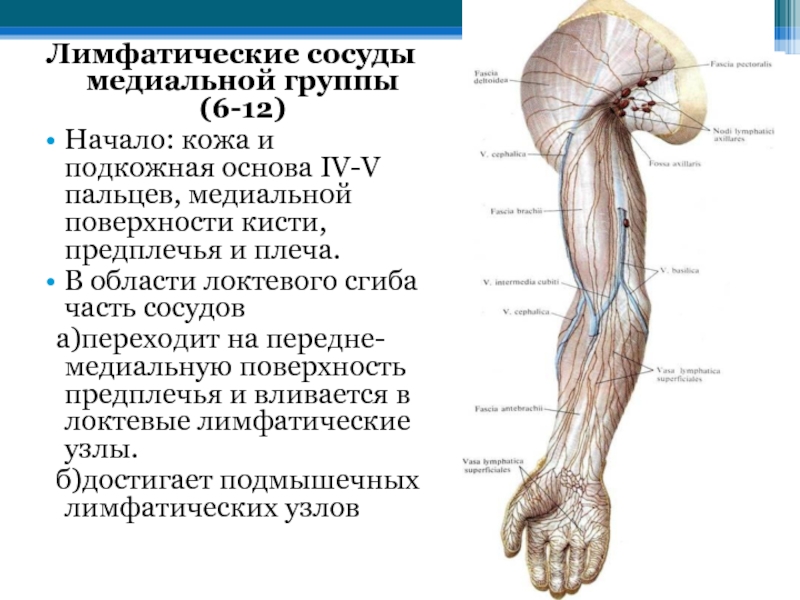
Бурсит локтевой сумки может быть вызван инфекцией. Небольшая царапина или укол в область локтевой сумки может привести к её инфицированию. Или же после травмы инфекция может попасть в поврежденные ткани локтевой сумки с кровотоком из очага хронической инфекции в организме, например, кариозного зуба.
Инфекция приводит к скоплению гноя в полости локтевой сумки. Последствия инфекционного локтевого бурсита могут быть достаточно серьёзными.
Симптомы локтевого бурсита
Бурсит локтевой сумки проявляется болью и припухлостью в области локтевого отростка. При осмотре во время пальпации (ощупывании) локтевая сумка болезненна. При данном состоянии руку очень больно поставить локтем на твёрдую поверхность.
Если бурсит локтевой сумки долго не проходит, то воспаление переходит в хроническое. Может появиться чувство, что в локтевой сумке в воспалительной жидкости появились комочки. Это говорит о том, что локтевая сумка в ответ на хроническое воспаление стала ещё толще, и сформировались складки. Эти складки и ощущаются как комочки.
Эти складки и ощущаются как комочки.
Локтевая сумка может увеличиваться в размерах в несколько раз. Это происходит за счёт утолщения стенок локтевой сумки и наполнения локтевой сумки воспалительной жидкостью. Количество воспалительной жидкости, как правило, связано с фазой воспаления. Если воспаление в активной фазе, то количество воспалительной жидкости увеличивается и сумка увеличивается в размерах. При больших размерах локтевой сумки локтевой сустав при взгляде сбоку принимает характерный вид.
Если возникает инфекция локтевой сумки, локоть становится опухшим, очень болезненным и теплым на ощупь. В данном случае помимо местных признаков воспаления (боли, покраснения, повышения местной температуры, отёка), развиваются общие – повышение температуры, озноб, изменения в анализе крови. Требуется экстренное хирургическое вмешательство – вскрытие и дренирование локтевой сумки.
Если не обращаться к врачу и не выполнить вскрытие локтевой сумки, то гнойник может самостоятельно прорваться, но при этом могут возникнуть системные осложнения.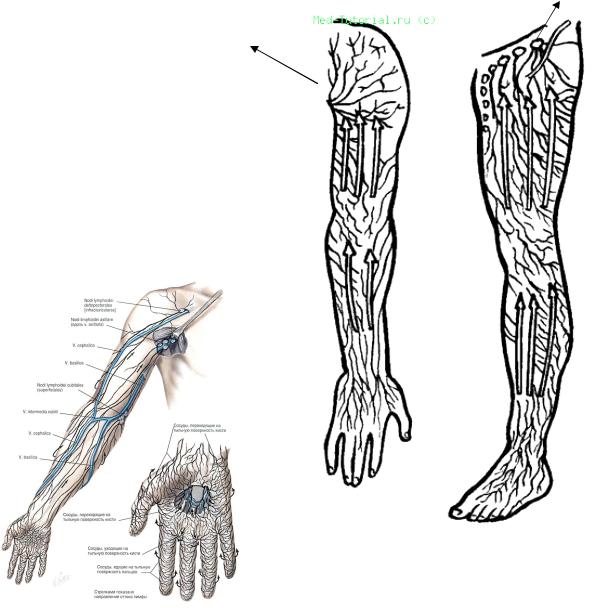
Диагностика локтевого бурсита
Дифференциальный диагноз бурсита локтевой сумки проводится с такими заболеваниями, как подагра, ревматоидный артрит, септический артрит локтевого сустава.
Диагноз бурсита локтевой сумки становится очевидным после осмотра пациента. Диагноз настолько очевиден, что не требуется использование специальных методов обследования, за исключением рентгенограммы (снимка) локтевого сустава в боковой проекции.
Рентгенограмма требуется не для установления диагноза, а для того чтобы оценить состояние локтевого отростка локтевой кости. Иногда вследствие травмы или хронического воспаления на локтевом отростке образуется остеофит (костный шип).
Остеофит часто дополнительно травмирует локтевую сумку, поддерживая воспаление. Рентгенограмма помогает решить вопрос о выборе метода лечения бурсита локтевой сумки. Если остеофит на локтевом отростке достаточно больших размеров, то целесообразно выполнить хирургическое лечение бурсита с резекцией остеофита.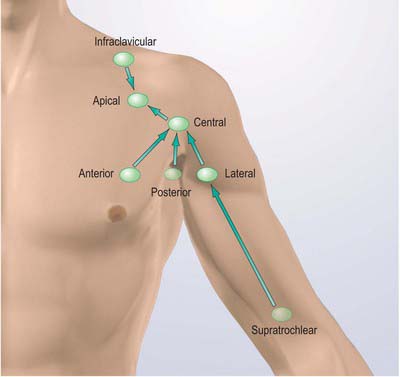
Если для врача не ясно, является бурсит воспалительным или инфекционным, то выполняется пункция локтевой сумки и полученный образец жидкости отправляется на исследование в лабораторию. Выполняются посевы жидкости на выявление микрофлоры и определения её чувствительности к антибактериальным препаратам.
Таким образом, врач получает ответ на два вопроса: является бурсит инфекционным или воспалительным и, а если бурсит инфекционный, то каким антибиотиком его нужно лечить.
лечение локтевого бурсита
Консервативное лечение.
Травматический бурсит локтевой сумки можно лечить консервативно. Если в результате травмы скопилось значительное количество крови, то выполняется пункция толстой иглой или выполняется небольшой надрез для удаления всей скопившейся крови из полости локтевой сумки.
Вопрос о целесообразности пункции решается врачом. Существует небольшой риск инфицирования локтевой сумки во время выполнения данных манипуляций, поэтому пункция выполняется в перевязочном кабинете с соблюдением всех правил асептики и антисептики. После выполнения пункции накладывается стерильная повязка.
После выполнения пункции накладывается стерильная повязка.
Хронический бурсит локтевой сумки является проблемой, которая может снизить трудоспособность и ухудшить качество жизни. Отек и боль – главные проявления. Обычные повседневные действия могут доставлять дискомфорт.
Лечение обычно начинается с попытки снять воспалительный синдром. Мероприятиями по снятию воспаления являются покой в локтевом суставе и использование противовоспалительных средств. Такие препараты, как диклофенак, вольтарен, ибупрофен используются, чтобы снять воспаление и отек.
Если в сумке имеется воспалительная жидкость, то может быть выполнена пункция с целью удаления жидкости и дальнейшего её лабораторного исследования. Во время пункции при условии, что нет признаков инфекции в полости локтевой сумки, и отсутствии других противопоказаний может быть введено небольшое количество стероидного средства, такого, как кортизон. Стероидные препараты являются сильными противовоспалительными средствами.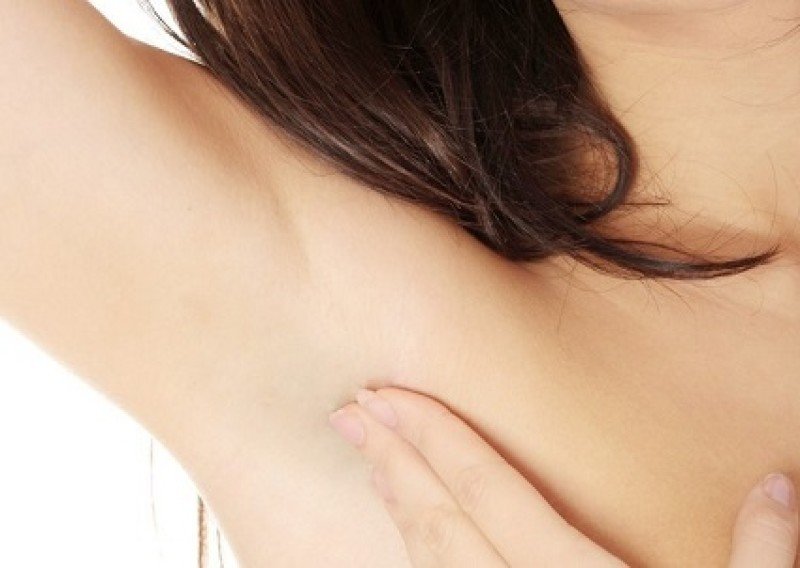 Его противовоспалительного эффекта может хватить на несколько недель.
Его противовоспалительного эффекта может хватить на несколько недель.
Необходима консультация с врачом-физиотерапевтом. Физиотерапевт поможет подобрать физиотерапевтические процедуры, учитывая все особенности и противопоказания.
Использование тепла, холода, ультразвука или УВЧ обычно помогает уменьшить боль и отек. Использование холода или тепловых процедур помогут улучшить состояние в домашних условиях. Холод обычно показан сразу после травмы, тепловые процедуры – во время хронического воспаления; в любом случае, применение любых методов воздействия следует обсудить с врачом.
Если бурсит является инфекционным, то локтевая сумка должна быть полностью дренирована, то есть, удалена вся воспалительная жидкость или гной.
Обязательным условием является обеспечение покоя локтевому суставу и назначение антибактериальных препаратов. Пациенты с инфекционным бурситом наблюдаются врачом до полного исчезновения воспаления.
Оперативное лечение
Дренирование локтевой сумки.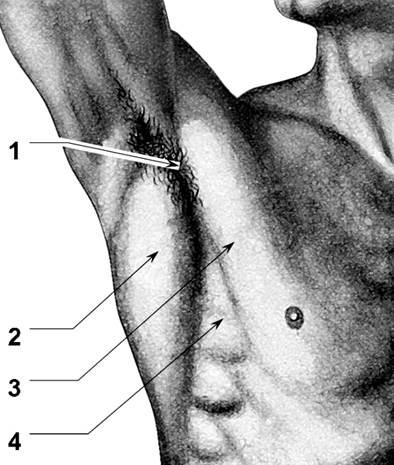
Если развивается острая инфекция либо в результате исследования полученной из локтевой сумки жидкости высеялись микроорганизмы, то необходимо дренирование локтевой сумки. Локтевая сумка вскрывается хирургическим путем, то есть выполняется небольшой разрез, через который отделяемое может полностью дренироваться.
Иногда, для улучшения оттока, целесообразно использование трубки или полутрубки. После того, как обеспечен отток отделяемого, пациент наблюдается до полного заживления раны. Обычно, улучшение наступает в течение нескольких дней. При инфекционном бурсите обязательно назначаются антибактериальные препараты.
Удаление бурсы (бурсэктомия).
При хроническом бурсите стенки сумки утолщаются, сумка увеличивается в размерах, появляются складки сумки. При консервативном лечении удаётся снять воспаление, но через какое-то время воспалительный процесс снова обостряется. Выполнять работу и повседневные действия становится затруднительно.
В данном случае стоит подумать о хирургическом лечении – удалении локтевой сумки.
Делается разрез в проекции локтевой сумки. Сумка иссекается. Определение границ сумки обычно не вызывает затруднений, так как стенки её значительно утолщены.
После удаления самой сумки обязательно осматривается локтевой отросток. Любая неровность на локтевом отростке должна быть удалена, а его поверхность сглажена. После этого кожу зашивают послойно.
После проведения операции целесообразно на несколько дней поместить руку в шину для обеспечения покоя и лучшего заживления послеоперационной раны, после чего можно начинать реабилитационные мероприятия.
Так как в данном участке необходимо обеспечить скольжение кожи над локтевым отростком, в организме образуется новая сумка из соединительной ткани. Это происходит в процессе реабилитации через некоторое время после операции. Для того, чтобы данный процесс прошёл без осложнений, целесообразно пройти предписанную программу реабилитации.
Реабилитация после лечения локтевого бурсита
Во время консервативного лечения какой-либо специальной реабилитации как правило не требуется. Необходимо ограничить двигательную активность в локтевом суставе на период развития воспаления.
Необходимо ограничить двигательную активность в локтевом суставе на период развития воспаления.
После того, как воспаление начинает разрешаться, допускается увеличение нагрузки и амплитуды движений в локтевом суставе. Некоторым не доставляет беспокойства увеличенная в размерах локтевая сумка. Локтевой бурсит, который не связан с инфекционным процессом, может походить самостоятельно без какого-либо лечения.
После операции для лучшего заживления раны локтевой сустав фиксируют гипсовой шиной. Если заживления раны проходит без осложнений, то шину снимают на 3-5 сутки и начинают процесс реабилитации.
Первые несколько занятий проводятся с инструктором по лечебной физкультуре, который помогает выполнять необходимые упражнения. Обычно реабилитация не вызывает проблем, и пациенты после нескольких занятий могут заниматься дома без контроля инструктора. Восстановление проходит достаточно быстро.
Если работа не связана с постоянными движениями в локтевом суставе и опорой на локоть, то вернуться к повседневной деятельности возможно уже через 3-4 недели.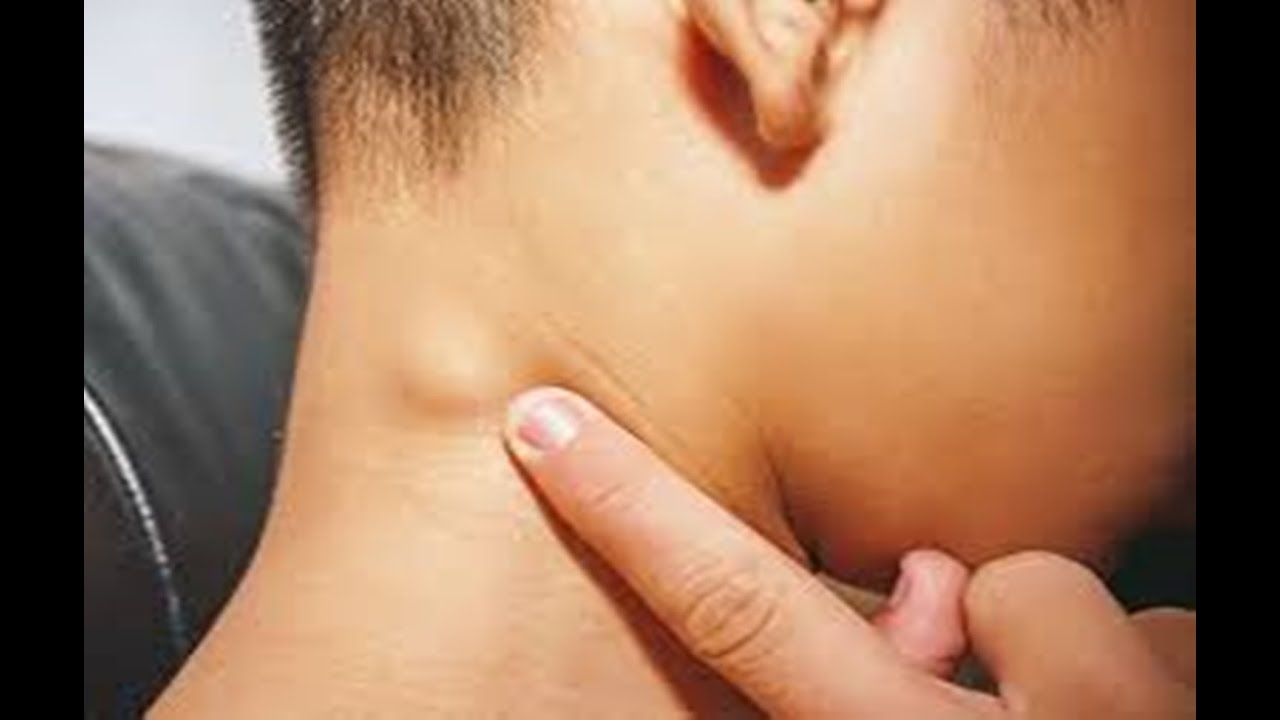 Если необходима опора на локоть, то реабилитация может занять 2-3 месяца. В течение этого времени необходимо полностью избегать опоры на локтевой сустав.
Если необходима опора на локоть, то реабилитация может занять 2-3 месяца. В течение этого времени необходимо полностью избегать опоры на локтевой сустав.
ДОВЕРЬТЕ ЗАБОТУ О СВОЁМ ЗДОРОВЬЕ НАСТОЯЩИМ ПРОФЕССИОНАЛАМ!
Локтевой лимфоузел? — Вопрос онкологу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 72 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, подолога, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.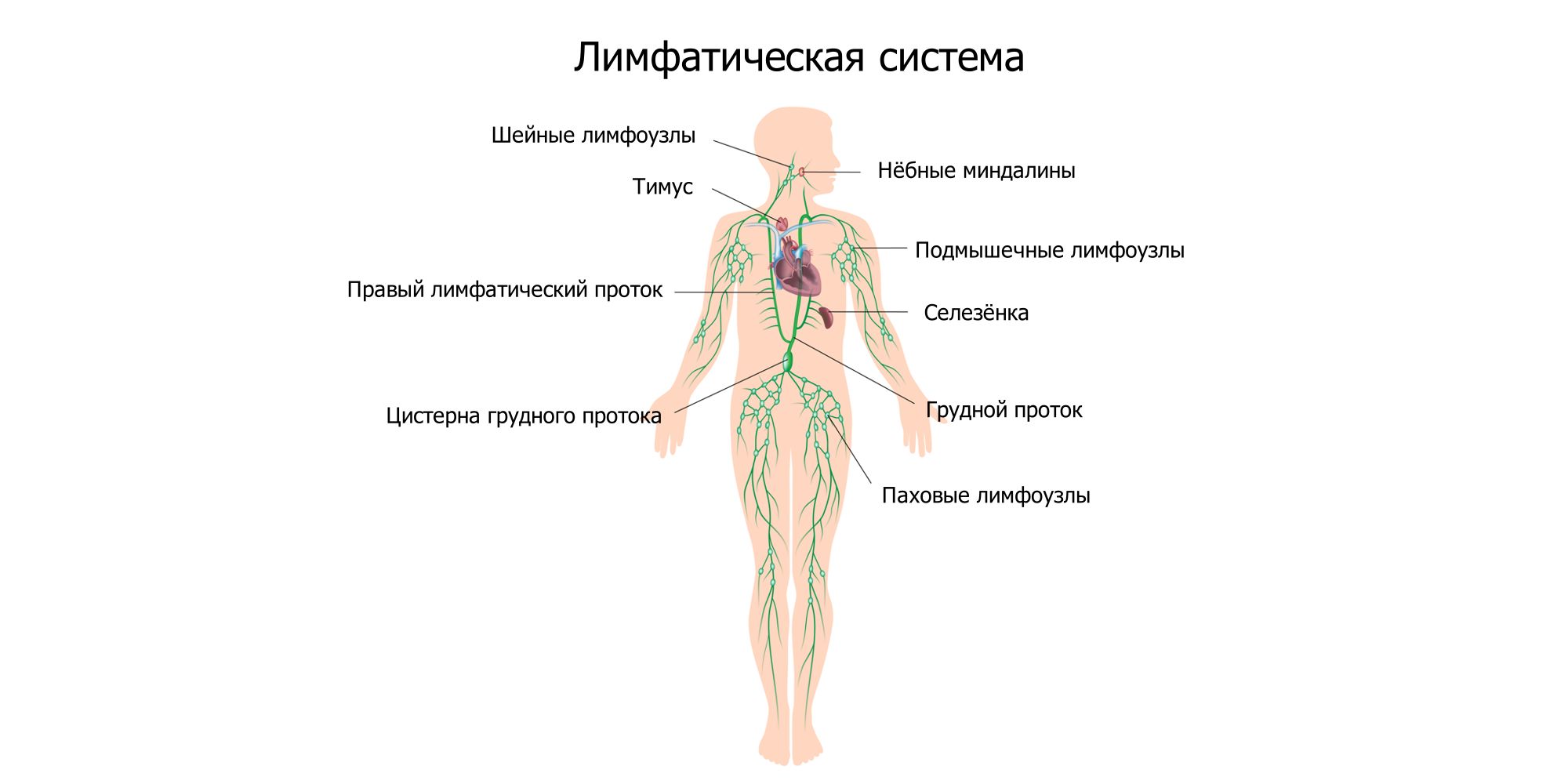
Мы отвечаем на 97.44% вопросов.
Оставайтесь с нами и будьте здоровы!
Лимфоузел в локтевом сгибе? — Вопрос онкологу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 72 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, подолога, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 97.43% вопросов.
Оставайтесь с нами и будьте здоровы!
ВСЯ ИНФОРМАЦИЯ О ВИЧ/СПИД – Управа муниципального района «Барятинский район»
ВСЯ ИНФОРМАЦИЯ О ВИЧ/СПИД
Что такое ВИЧ-инфекция?
ВИЧ-инфекция – болезнь, вызванная вирусом иммунодефицита человека (ВИЧ).
Это антропонозное* инфекционное хроническое (т.е. пожизненное) заболевание, характеризующееся специфическим поражением иммунной** системы организма, приводящим к медленному ее разрушению до формирования синдрома приобретенного иммунодефицита (т.е. СПИДа – это последняя стадия ВИЧ-инфекции).
ВИЧ-инфекция сопровождается развитием оппортунистических заболеваний*** и вторичных злокачественных новообразований (т.е. опухолей).
Антропонозное* – передается только от человека к человеку.
Иммунная система** – защитная система организма.
Оппортунистические заболевания*** – это инфекции, вызванные возбудителями, которые находятся в организме человека, могут быть смертельно опасны для больных с резко сниженным иммунитетом, например, при ВИЧ-инфекции. Эти возбудители не опасны при нормальном иммунитете.
Эти возбудители не опасны при нормальном иммунитете.
СПИД – синдром приобретенного иммунодефицита, является последней стадией ВИЧ-инфекции, это состояние, развивающееся на фоне ВИЧ-инфекции и характеризующееся появлением одного или нескольких заболеваний, отнесенных к СПИД-индикаторным (например, ряд опухолей или оппортунистических заболеваний).
Механизмы и факторы передачи ВИЧ
- Любые виды половых контактов (как гомо-, так и гетеросексуальные) – незащищенные (т.е. без презерватива), случайные и беспорядочные половые связи.
- Контакт слизистой или раневой поверхности с инфицированной кровью.
- Вертикальный путь передачи ВИЧ (инфицирование ребенка от ВИЧ-инфицированной матери: во время беременности, в родах и при грудном вскармливании).
- Немедицинские инвазивные процедуры: нанесение татуировок, маникюр и педикюр нестерильным инструментарием.
- Приготовление и внутривенное введение наркотиков (использование шприцев, игл, другого инъекционного оборудования и материалов).

- Переливание ВИЧ-инфицированной крови или ее компонентов.
- Пересадка инфицированных ВИЧ органов и тканей.
- Использование донорской спермы или донорского грудного молока от ВИЧ-инфицированных доноров.
- Через медицинский инструментарий для парентеральных вмешательств, эндоскопических процедур, через иные изделия медицинского назначения, контаминированные (т.е. зараженные) ВИЧ и не подвергшиеся обработке в соответствии с требованиями нормативных документов.
- Употребление любых наркотиков (в том числе таблетки, спайсы, «соли») приводит к изменению поведения человека – совершаются необдуманные поступки, возможны случайные половые контакты и, как следствие, – заражение ВИЧ/СПИД половым путем.
Как защитить себя от ВИЧ/СПИД:
- Храните верность своему половому партнеру.
- Избегайте случайных и беспорядочных половых связей.
- При каждом половом контакте используйте презерватив.
- Скажите «нет!» наркотикам.

Внутривенное введение наркотика – один из способов заражения ВИЧ/СПИД, употребление наркотика иным путем (спайс, соль, таблетки и др.) или алкоголя способствует неадекватному восприятию действительности, растормаживает поведение, снижает самоконтроль, что нередко приводит к случайным половым связям и заражению ВИЧ уже половым путем. - Используйте только индивидуальные бритвенные и маникюрные принадлежности, зубные щетки.
- Ежегодно проходите обследование на инфекции, передающиеся половым путем, ВИЧ-инфекцию, вирусные гепатиты В и С, особенно перед вступлением в брак и планируемым рождением ребенка.
- При появлении первых признаков нездоровья (сыпь на коже, выделения из половых органов, повышение температуры, увеличение лимфоузлов и др.) проконсультируйтесь с терапевтом, урологом, дерматовенерологом.
- Женщины, посещайте гинеколога ежегодно!
ВИЧ/СПИД НЕ ПЕРЕДАЕТСЯ:
Клиническое течение ВИЧ-инфекции без применения антиретровирусной терапии
1. Инкубационный период
Инкубационный период
Инкубационный (скрытый) период при ВИЧ-инфекции – это период от момента заражения до ответа организма на внедрение вируса (появление клинической симптоматики или выработки антител* к вирусу) составляет, как правило, 2–3 недели, но может затягиваться до 3–8 месяцев, иногда до 12 месяцев.
В данном периоде у инфицированного в крови антитела к ВИЧ не обнаруживаются, в связи с чем, возрастает риск передачи от него инфекции, в том числе во внутрибольничных очагах и при переливании крови и ее компонентов.
Антитела*- белковые соединения плазмы крови, препятствующие размножению микроорганизмов и нейтрализующие выделяемые ими токсические вещества.
2. Острая ВИЧ-инфекция.
У 30–50% инфицированных появляются симптомы острой ВИЧ-инфекции, которая сопровождается различными проявлениями: лихорадка, лимфаденопатия*, эритематозно-макулопапулезная сыпь на лице, туловище, иногда на конечностях, миалгии или артралгии**, диарея (понос), головная боль, тошнота и рвота, увеличение печени и селезенки, неврологические симптомы.
Все эти симптомы проявляются на фоне высокой вирусной нагрузки (т.е. когда много вируса-ВИЧ в крови) в разных сочетаниях и имеют разную степень выраженности.
В редких случаях уже на этой стадии могут развиваться тяжелые вторичные заболевания (см. ниже), приводящие к гибели пациентов.
В данном периоде возрастает частота обращаемости ВИЧ-инфицированных в медицинские организации; риск передачи ВИЧ-инфекции – очень высокий в связи с большим количеством вируса в крови.
Лимфаденопатия* – увеличенные лимфоузлы при ВИЧ/СПИД, чаще 2- 3 группы: на шее, надключичные и подмышечные лимфоузлы, лимфаденопатия держится обычно при ВИЧ-инфекции более 3-х месяцев.
Миалгии и артралгии** – мышечные и суставные боли.
3. Субклиническая стадия ВИЧ-инфекции.
Продолжительность субклинической стадии в среднем составляет 5–7 лет (от 1 до 8 лет, иногда более, это зависит от исходного уровня здоровья человека до заражения ВИЧ-инфекцией и от того, какой образ жизни он ведет), клинические проявления, кроме лимфаденопатии, обычно отсутствуют.
В этой стадии при отсутствии ярких проявлений заболевания ВИЧ-инфицированный длительно является источником заражения для окружающих.
Во время субклинического периода продолжается размножение ВИЧ в организме человека и снижается количество CD4 лимфоцитов* в крови, развивается иммунодефицит (снижение защитных сил организма).
CD4 клетки* – это вид лимфоцитов крови (белых кровяных телец). Они являются важной частью иммунной системы – первыми атакуют разных возбудителей болезней.
Именно эти клетки распознают ВИЧ, проникший в организм человека, ВИЧ размножается в клетках крови CD4, уничтожая их, человек становится беззащитен для многих инфекций (состояние тяжелого иммунодефицита).
4. Стадия вторичных заболеваний.
На фоне нарастающего иммунодефицита появляются вторичные заболевания (инфекционные и онкологические), человек страдает от инфекций вирусной, бактериальной, грибковой природы. Эти вторичные заболевания сначала протекают довольно благоприятно и купируются обычными терапевтическими средствами. Первоначально – это преимущественно поражения кожи и слизистых, затем появляются органные и генерализованные (страдают разные органы) поражения, приводящие к смерти пациента (например, пневмонии).
Первоначально – это преимущественно поражения кожи и слизистых, затем появляются органные и генерализованные (страдают разные органы) поражения, приводящие к смерти пациента (например, пневмонии).
Почему так важно человеку знать, инфицирован он
вирусом иммунодефицита или нет?
Чем раньше установлен диагноз «ВИЧ-инфекция», тем более
своевременно можно предотвратить дальнейшее
распространение этого социально-опасного заболевания и
начать проведение противовирусной (антиретровирусной)
терапии (см. ниже).
Антиретровирусная терапия (АРТ) – это этиотропная терапия ВИЧ-инфекции.
Этиотропная терапия – значит направленная на причину заболевания, на сам вирус иммунодефицита человека (ВИЧ).
На современном этапе АРТ не позволяет полностью элиминировать ВИЧ из организма больного (т.е. не может уничтожить вирус), но останавливает размножение вируса, что приводит к восстановлению иммунитета человека, предотвращению развития и регрессу вторичных заболеваний, сохранению или восстановлению трудоспособности пациента и предотвращению его гибели, улучшается качество жизни ВИЧ-инфицированного.
Эффективная противовирусная (антиретровирусная = АРТ) терапия одновременно является и профилактической мерой, снижающей опасность пациента как источника инфекции, уменьшает риск передачи заболевания другим лицам!
АРТ предотвращает передачу ВИЧ от беременной женщины к плоду и позволяет родить здоровых детей ВИЧ-инфицированным родителям!
Как узнать, есть ВИЧ в организме или нет?
Порядок освидетельствования (обследования) на ВИЧ-инфекцию
- Определить, есть ВИЧ в организме или нет, можно, только если сдать анализ крови на ВИЧ-инфекцию!
- Лабораторная диагностика ВИЧ-инфекции основана на выявлении антител к ВИЧ/СПИД и вирусных антигенов (ИФА – иммуноферментный анализ и ПЦР – полимеразная цепная реакция).
- Освидетельствование на ВИЧ-инфекцию (т.е. анализ крови на ВИЧ/СПИД) проводится добровольно, за исключением случаев, когда такое освидетельствование является обязательным, например, для работников лабораторий, СПИД-центров, военнослужащих и т.д. (СП 3.1.5. 2826-10).
- По желанию освидетельствуемого лица добровольное тестирование на ВИЧ может быть анонимным, то есть, не нужен паспорт (ФИО освидетельствуемого не указываются).
- Освидетельствование на ВИЧ-инфекцию (в том числе и анонимное) осуществляется в медицинских учреждениях всех форм собственности с письменного информированного согласия пациента в условиях строгой конфиденциальности, а в случае обследования несовершеннолетних в возрасте до 14 лет – с согласия его законного представителя.
- Освидетельствование проводится с обязательным дотестовым консультированием (включает основные положения, касающиеся обследования на ВИЧ, определение индивидуальных факторов риска инфицирования) и послетестовым консультированием (сообщается результат тестирования, даются рекомендации по дальнейшей тактике тестирования, предоставляется информация о путях передачи ВИЧ и способах защиты от заражения ВИЧ, о видах помощи, доступных для инфицированного ВИЧ). Консультирование проводит медицинский работник.
- Результаты исследования по телефону никогда не сообщаются!
- Выдача официального документа о наличии или об отсутствии ВИЧ-инфекции у освидетельствуемого лица осуществляется только учреждениями государственной системы здравоохранения.
ВИЧ-статус – что это?
Это реакция у людей на лабораторные тесты к вирусу иммунодефицита (ВИЧ).
Определить свой ВИЧ-статус (т.е. узнать – есть ВИЧ в организме или нет) очень просто – сдать анализ крови на ВИЧ. Кровь забирается из вены, независимо от приема пищи, стерильным одноразовым инструментарием, в соответствии с законодательством РФ строго конфиденциально, добровольно, возможно анонимно и бесплатно с обязательным дотестовым консультированием врачом. В рамках консультирования врач объясняет суть анализа на ВИЧ, отвечает на вопросы гражданина. Длительность всей процедуры – 3-5 минут.
ВИЧ-Статус может быть отрицательным и положительным.
У одного человека есть вирус иммунодефицита в организме – это положительный ВИЧ-статус, у другого – отсутствует, следовательно, это – отрицательный ВИЧ-статус.
При установлении ВИЧ-отрицательного статуса рекомендуется повторять обследование с периодичностью – не менее 1 раза в год, а при наличии факторов риска – даже чаще.
Если выявляется ВИЧ-положительный статус, человек обязательно должен приехать в СПИД-центр, чтобы получить консультацию врача и пройти дообследование.
Диагноз ВИЧ-инфекции, установленный на основании комплекса эпидемиологических данных, результатов клинического обследования и лабораторных исследований, сообщается пациенту врачом СПИД-центра, пациент письменно уведомляется о выявлении ВИЧ-инфекции, дальнейшую тактику ведения пациента определяет врач СПИД-центра.
В случае выявления ВИЧ у несовершеннолетних в возрасте до 18 лет уведомляются их родители или законные представители.
Если у человека выявлена ВИЧ-инфекция…
С каждым пациентом при выявлении ВИЧ-инфекции работает бригада специалистов СПИД-центра.
Врачи-эпидемиологи выясняют, где и при каких обстоятельствах могло произойти заражение, выявляют всех контактных лиц, обследуют их.
Психологи помогают человеку пережить этот сложный момент, так как узнать об инфицировании ВИЧ-инфекции – крайне стрессовая ситуация и человеческие реакции бывают разные; в СПИД-центре работает «равный консультант», т.е. человек, у которого ВИЧ-инфекция, он помогает принять этот диагноз другим, объясняет, как дальше с этим жить.
Каждого вновь выявленного ВИЧ-инфицированного консультирует юрист. Пациенту объясняются его права и ответственность, в том числе уголовная, например при постановке другого лица в угрозу заражения ВИЧ-инфекцией.
ВИЧ-инфицированные имеют право на труд, как любые другие граждане РФ, в соответствии с Конституцией.
В СПИД-центре осуществляется добровольная пожизненная диспансеризация ВИЧ-инфицированных.
Каждый пациент наблюдается врачом-инфекционистом, регулярно, не менее 2-х раз в год и по показаниям обследуется, в том числе исследуется вирусная нагрузка (т.е. сколько вируса иммунодефицита – ВИЧ – в крови), состояние иммунитета, обязательно проводится обследование на туберкулез (это заболевание очень часто сопровождает ВИЧ-инфекцию), у женщин – гинеколог. Все это – бесплатно в соответствии с законодательством РФ.
Так же, если необходимо, ВИЧ-инфицированные получают бесплатное противовирусное лечение под наблюдением своего врача-инфекциониста, проводится контроль за эффективностью лечения (анализы).
Все больше женщин репродуктивного возраста вовлекается в эпидемию ВИЧ, все больше рождается детей у ВИЧ-инфицированных родителей.
При выявлении ВИЧ у беременной, она наблюдается у гинеколога не только женской консультации, но и СПИД-центра, получая бесплатно специальные препараты для профилактики передачи ВИЧ ее ребенку, затем женщина в родах так же получает профилактические препараты, потом их дают новорожденным. Только так можно защитить ребенка от ВИЧ-инфекции.
Для исключения внутриутробного заражения ВИЧ-инфекцией каждого новорожденного обследуют на ВИЧ (полимеразная цепная реакция, ПЦР-исследование) в первые 72 часа после родов.
Новорожденный должен находиться на искусственном вскармливании, так как через грудное молоко происходит заражение ВИЧ.
В течение 1,5 лет детей наблюдает педиатр СПИД-центра, если все хорошо, ребенок здоров, то его снимают с учета.
Из более 500 детей, появившихся на свет в нашей области у ВИЧ-инфицированных матерей, только 4% инфицированы ВИЧ.
Как произошло заражение детей от матерей с ВИЧ?
- необоснованные отказы матерей от проведения профилактического лечения
- беременные не принимали уже выданные врачом лекарственные препараты…
- некоторые будущие мамы отрицали наличие у себя ВИЧ-инфекции и тоже не принимали лекарственные препараты
- отдельные беременные поздно встали на диспансерный учет к гинекологу в консультацию, следовательно, несвоевременно узнали, что инфицированы ВИЧ
- некоторые беременные вообще не наблюдались в женских консультациях…
Что делать, чтобы заражение ребенка не произошло?
- обследование пары (муж и жена) на ВИЧ/СПИД перед планируемым зачатием,
- ранняя явка беременной в женскую консультацию, постановка на диспансерный учет к гинекологу и обследование на ВИЧ (проводится всем беременным дважды – в первом и третьем триместре),
- обследование на ВИЧ полового партнера беременной,
- при выявлении ВИЧ у беременной – ее диспансерное наблюдение в СПИД-центре гинекологом и проведение полного курса химиопрофилактики передачи ВИЧ/СПИД от матери ребенку,
- отказ от кормления грудью новорожденного (возможно только искусственное вскармливание!).
Очень важно обследоваться на ВИЧ парам, решившим вступить в брак и тем, кто планирует рождение ребенка (будущим мама и папам), а во время беременности – следовать рекомендациям врача!
Контактная информация по вопросам, касающимся ВИЧ-инфекции, вирусных гепатитов В и С, других инфекционных заболеваний:
Федеральный научно-методический Центр по профилактике и борьбе со СПИД
- Москва, 105275, Семеновский пассаж, 8-я Соколиной Горы ул., д. 15,
- адрес сайта: http://www.hivrussia.org;
- тел.: 8(495) 366-05-18, 365-30-09
- телефон горячей линии: 8 (495) 366-62-38
Нормативно-правовые акты по ВИЧ/СПИД
- Закон РФ от 30.03.95 № 38-ФЗ «О предупреждении распространения в Российской Федерации заболевания, вызываемого вирусом иммунодефицита человека (ВИЧ-инфекции)»;
- Закон РФ от 30.03.1999г. № 52-ФЗ «О санитарно-эпидемиологическом благополучии населения»;
- Постановление Правительства РФ от 01.12.04 № 715 «Об утверждении перечня социально значимых заболеваний и перечня заболеваний, представляющих опасность для окружающих»;
- Постановление Главного государственного санитарного врача Российской Федерации Онищенко Г.Г от 11.01.2011 № 1 Санитарно-эпидемиологические правила СП 3.1.5.2826-10 «Профилактика ВИЧ-инфекции»;
- Закон Калужской области от 08.12.2005 № 309 «О мерах социальной поддержке медицинских и фармацевтических работников организаций здравоохранения, находящихся в ведении Калужской области».
- Постановление Губернатора Калужской области от 29.12.2008 № 387 «Об основных направлениях деятельности по противодействию распространению ВИЧ-инфекции на территории Калужской области».
- Постановление Губернатора Калужской области от 12.08.2009 № 261 «О поддержке подростково-молодежного волонтерского движения по профилактике наркомании и ВИЧ/СПИДа на территории Калужской области».
- Приказ Министерства здравоохранения Калужской области от 28.08.2009 № 641 «О порядке проведения освидетельствования на ВИЧ-инфекцию в Калужской области».
- Методические рекомендации «До- и послетестовое консультирование как профилактика передачи ВИЧ-инфекции» МР 3.1.5.0076/1-13, утвержденными Главным государственным санитарным врачом РФ 20.08.2013г.
ВИЧ/СПИД. Ситуация в мире, в стране и в Калужской области.
ЭПИДЕМИОЛОГИЧЕСКАЯ СИТУАЦИЯ В МИРЕ, в России и в Калужской области.
перелом, вывих, растяжение, воспаление, артрит / артроз, гигрома – Лечение и восстановление
Локтевой сустав представляет собой уникальное соединение трех костей: плечевой, лучевой и локтевой. Это сложный комбинированный сустав, в состав которого входят три простых сустава: плечелоктевой, плечелучевой, проксимальный лучелоктевой. Все они объединены одной общей капсулой и суставной сумкой (полостью). Внутри суставной сумки постоянно вырабатывается синовиальная жидкость, которая служит смазкой для трущихся суставных поверхностей и питанием для анатомических частей. Концы костей покрывает слой надкостницы, который помогает защищать и обновлять костные ткани, а также способствует поступлению питательных веществ из синовиальной жидкости. Все суставные поверхности покрыты суставным хрящом. Локтевой сустав надежно укреплен связками и защищен хорошим мышечным каркасом. Данные особенности позволяют совершать четыре вида движений: разгибание и сгибание, супинацию (вращение предплечья в локтевом суставе, при котором возможно повернуть кисть руки ладонью вверх) и пронацию (вращение предплечья в локтевом суставе, при котором возможно повернуть кисть руки ладонью вниз). Стоит отметить, что конец локтевой кости сверху имеет локтевой отросток, напоминающий по форме крючок. К нему прикрепляется трехглавая мышца плеча. Перелом этого отростка – довольно часто встречающаяся травма.
Виды повреждений
Для локтевого сустава характерны следующие категории заболеваний:
- Травматические
- Ушибы. Чаще всего встречаются ушибы локтевого отростка, околосуставных тканей, мыщелков плеча и локтевого нерва
- Растяжения связочного аппарата
- Вывихи. Различают: изолированный вывих и пронационный подвывих головки лучевой кости; вывихи предплечья кзади, кпереди, кнутри, кнаружи; дивергирующие вывихи с разрывом проксимального сочленения и расхождением костей предплечья в стороны
- Переломы костей локтевого сустава по характеру повреждения можно разделить на:
- внутрисуставные;
- околосуставные;
- закрытые;
- открытые;
- без смещения;
- со смещением отломков (смещение костных отломков наиболее часто происходит при переломах локтевого отростка)
- Воспалительные
- Эпикондилит («локоть теннисиста») – воспалительно-дегенеративное заболевание, которое поражает сухожилия в зоне локтевого сустава вследствие хронических перегрузок мышц предплечья.
- Стилоидит – дистрофично-воспалительный процесс в том месте, где сухожилие крепится к отростку локтевой кости.
- Бурсит – воспаление суставной сумки, которая находится на задней поверхности локтя
- Неврит – недомогания, возникающие в результате защемления нервных окончаний
- Локтевой тендинит– воспаление в области сухожилий локтевого конца трехглавой мышцы
- Артрит — острый воспалительный процесс в суставном хряще и капсуле без грубых структурных изменений в суставе
- Артрозы
- Остеоартроз – дистрофически-дегенеративное заболевание хряща и костной ткани сустава.
Симптоматика боли
Основной симптом заболеваний локтя – это боль.
Для травматической группы повреждений свойственны такие признаки:
- Пронзительная боль в момент получения травмы
- Отечность и гематома в области локтевого сустава
- Деформация локтя
- Ограничения в движениях рукой, частичная или полная потеря функции конечности
- Или патологическая подвижность и возможность нетипичных для локтя движений
- Онемение или покалывание в районе предплечья, запястья, кисти руки
- Скрип или щелчок при движении локтем
- Любое изменение цвета кожа в области повреждения
- Ощутимое выступание отломков кости под поверхностью кожи
При любом из указанных выше симптомов следует незамедлительно обратиться за помощью в отделение травматологии.
К какому врачу обращаться
Для постановки точного диагноза и назначения правильного лечения необходимо обратиться за помощью к следующим специалистам:
Высококвалифицированные специалисты готовы вас принять в клинике ЦКБ РАН в Москве. Записаться на прием можно по телефону +7 (495) 104-86-19
Диагностика
Диагностические мероприятия включают в себя:
Варианты лечения
Лечение во многом зависит от вида и характера перелома в локтевом суставе. При переломах без смещения (например, локтевого отростка) можно обойтись консервативным лечением путем наложения фиксирующей гипсовой повязки на несколько недель. Если произошло смещение сустава, то решается вопрос об оперативном вмешательстве. Для этого осуществляют репозицию отломков (закрытую или открытую). При открытых сопоставлениях обязательна хирургическая фиксация отломков, эта операция называется остеосинтез. Остеосинтез – это соединение отломков костей с помощью специальных фиксирующих средств (костных трансплантатов или металлоконструкций). Если переломы суставной части плечевой кости имеют раздробленный характер, то возможно замещение локтевого сустава протезом. Для восстановления функции локтевого сустава при деформирующих артрозах, а так же при врожденных и приобретенных деформациях и контрактурах другой этиологии в настоящее время проводят остеотомию. Остеотомия – это хирургическая операция, которая помогает устранить деформацию локтевого сустава или улучшить функцию опорно-двигательного аппарата путем искусственного перелома с дальнейшей фиксацией для придания функционально выгодного положения. После любого хирургического вмешательства пациенту назначаются реабилитационные мероприятия, составленные лечащим врачом индивидуально для каждого.
Увеличение лимфоузлов
Фото: Mutzii
Лимфатическая система человека, по мнению большинства авторов, эмбрионально развивается независимо от кровеносной системы, и её связь с венозной системой устанавливается вторично. Лимфатическая система закладывается в виде обособленных зачатков, которые растут и образуют лимфокапиллярные сосуды, которые, в свою очередь, расширяясь формируют лимфатические мешки (Привес М.Г., Лысенков Н.К., Бушкович В.И., 1974, 2001).
Лимфатические узлы плода начинают формироваться внутриутробно со 2 месяца внутриутробной жизни (из лимфатических мешков). В последние месяцы внутриутробного развития лимфатические узлы сформированы, но их окончательное формирование произойдёт значительно позже — максимальное количество лимфоузлов у ребёнка насчитывается к возрасту 10 лет.
Исследованиями брыжеечных лимфатических узлов новорожденных (Харченко В.Г., 2005) найдены признаки (отсутствие лимфоидных фолликулов с герминативными центрами), свидетельствующие об отсутствии антигенной нагрузки в период внутриутробного развития.
Заселение микробами
Внутриутробный период развития плода в норме проходит вне контакта с микробами и, соответственно, вне активной работы лимфатических узлов. Заселение микробами начинается во время родов (микробиота родовых путей) и продолжается после рождения под влиянием окружающей среды.
На заселение микрофлорой влияет степень доношенности, метод родоразрешения (естественные, или операция), микробный состав родовых путей матери, характер вскармливания (грудное молоко, или искусственное вскармливание), условия пребывания в род.доме — санитарно-гигиеническая обстановка, внутрибольничные инфекции (Калмыкова А.И., 2001), а также заболевания матери, лечение антибиотиками и другими лекарствами, разлучение матери и новорожденного ребёнка, инфекционные заболевания новорожденного и его лечение.
Кесарево сечение и микрофлора
Кесарённые дети, в отличии от детей, родившихся естественным путём, при микробиологическом исследовании сред показывают преобладание условно-патогенных и госпитальных штаммов, а сроки становления нормальной микрофлоры у них затягиваются (Харченко В.Г., 2005).
У каждой третьей женщины после Кесарева сечения наблюдается снижение функции молочных желёз, что влечет за собой ранний перевод на смешанное или искусственное вскармливание (Дэвис, Готефорс, 1987), что также является фактором дисбактериоза и отклонения от нормального развития иммунной и лимфатической системы.
Лимфатический узелДля выполнения своих функций лимфатические узлы имеют периферический синус, окружающий каждый такой узел под капсулой, и получающих по приносящим сосудам лимфу из соответствующих органных или тканевых регионов. Из периферического синуса выходит ряд других синусов, которые пересекают ткань лимфатических узлов и проводят лимфу в один выносящий сосуд, транспортирующий лимфу в венозную систему (Пальцев М.А., Аничков Н.М., 2001).
Лимфоузлы детейУ новорожденных клеточная и тканевая структура лимфатических узлов развита недостаточно. Они представляют собой скопление множества лимфатических узелков с очень нежной и густой сеткой, петли которой набиты круглыми лимфатическими тельцами.
Соединительнотканная капсула детского лимфатического узла нежна и тонка. От неё вглубь лимфатического узла отходят слабо выраженные тяжи — трабекулы, которые делят узел на дольки. Их выраженность будет проявлена только к возрасту 7 — 8 лет. Между трабекулами и узелками находятся пространства — синусы, через которые проходит лимфа. Эти структуры: капсула, трабекулы, фолликулы, синусы получат полное развитие только к 12 — 13 годам.
Из за мягкости соединительнотканной капсулы и недостаточной сформированности самих лимфатических узлов у новорожденных они прощупываются слабо, чаще: шейные и паховые, реже подмышечные и затылочные узлы. Их увеличение и уплотнение говорит о наличии воспаления, или иного патологического процесса.
На протяжении всего детства происходит формирование лимфатической системы. Интенсивное развитие лимфатических узлов заканчивается (точнее замедляется) только к возрасту полового созревания. От юношеского до пожилого возраста количество лимфатических узлов сокращается в 1,5 — 2 раза (Привес М.Г., 1998). Лимфоузлы перестраиваются на протяжении всей жизни.
На границе (тучи ходят хмуро)
Лимфатические узлы играют важную роль в защитном барьере от инфекций (бактерий, вирусов, грибов), инородных частиц, клеток. Бактерии и инородные частицы, попадающие в лимфатические узлы задерживаются там, запутавшись в густой сети узелков и петель.
Там же происходит оценка опасности не только чужеродной клетки, но и собственной изменённой и повреждённой. В очищении лимфы в синусах участвуют лимфоциты и макрофаги (Жданов Д.Н., 1952; Бородин Ю.И., Григорьев В.Н., 1986). Лимфоузел может погибнуть, задержав в себе опасного микроорганизма, не допустив его проникновения дальше в тело.
Край суровый (тишиной объят)
Защитная функция лимфоузлов при воспалении состоит не только в задержке и снижении скорости лимфатического оттока, но и создании оптимальных условий для процессов фагоцитоза (Поликар А., 1965 Sterns Е., Doris Р., 1967, Бородин Ю.И., Григорьев В.Н., 1986).
Таким образом лимфатический узел задерживает распространение инфекции, при этом в нём самом происходит воспаление, усиливается приток крови, внешне лимфоузел увеличивается в размерах и уплотняется. Теперь его можно легко прощупать снаружи.
Периферические лимфоузлы- Шейные
- Подмышечные
- Локтевые
- Торакальные
- Паховые
Передние и задние шейные лимфоузлы собирают лимфу кожи лица (гнойничковые инфекции), шеи, околоушной слюнной железы (эпидемический паротит), слизистых оболочек носа, зева и рта (воспаления при прорезывании зубов). Подчелюстные узлы собирают лимфу полости рта и зева (воспаление при прорезывании зубов). Подбородочные лимфоузлы — с кожи подбородка и губ (герпес, гнойничковые инфекции).
Воспаление подбородочного лимфатического узла нужно дифференцировать от щитовидно-язычного свища и щитовидно-язычной кисты — нарушений внутриутробного развития: рудиментов щито-язычного протока, а его, в свою очередь, от другого нарушения внутриутробного развития — центральной доли щитовидной железы (Исследование: сцинтиграфия с радиоактивным йодом-131).
Затылочные узлы дренируют кожу головы и задней части шеи. Подмышечные лимфатические узлы собирают лимфу с рук. Локтевые лимфоузлы — с III, IV и V пальцев кисти, её наружной поверхности и предплечья.
Надключичные лимфоузлы реагируют на заболевания с поражением кожи верхней части области грудной клетки (гнойничковые инфекции) и верхушек лёгких (внимание — туберкулёз). Торакальные лимфатические узлы отражают реакцию на воспаление кожи грудной клетки, грудных желёз, плевры и лёгких (бронхит, пневмония, плеврит, туберкулез).
Паховые и бедренные лимфоузлы дренируют кожу ног, половых органов, заднего прохода, промежности, ягодиц (гнойничковые инфекции, осложнённый анальный зуд, воспаление половых органов, парафимоз).
Туберкулёз, фелиноз…
Согласно современным исследованиям (Аксёнова В.А.,2001, Облеухова С.А., 2003, Stark J. R., 2004, Marais В J. et al., 2005) поражение внутригрудных лимфатических узлов при туберкулёзе у детей диагностируется в более чем 70% случаев.
При туберкулёзе могут увеличиваться верхние шейные лимфоузлы, в частности лимфатический узел над верхним краем грудино-ключично-сосцевидной мышцы. Похожее воспаление может быть при фелинозе — болезни кошачьей царапины (возбудитель Гр (-) палочка), при котором через некоторое время после оцарапывания кошкой может возникнуть гнойное воспаление лимфоузлов и мягких тканей шеи (Затурофф М., 1997).
Местное и общее
Местное увеличение лимфоузлов свидетельствует о наличии воспалительного процесса в регионе дренирования. Например, если увеличены только подмышечные лимфатические узлы справа, то процесс происходит в правой руке, если увеличен только один подбородочный узел, то воспаление в губах или подбородке.
Общее, генерализованное увеличение лимфоузлов, увеличение лимфоузлов и селезёнки свидетельствует о системном процессе, генерализованном воспалении, некоторых анемиях и других болезнях крови, обменных заболеваниях, иногда — рахите.
Некоторые изменения лимфатических узлов требуют тщательного обследования и исключения заболеваний, требующих специального лечения, например лимфогрануломатоза (болезнь Ходжкина) и других опухолей, инфекционного мононуклеоза, туберкулёза, заболеваний крови.
Внимание!
Заболевания, сопровождающиеся увеличением лимфоузлов часто имеют сходную картину, не позволяющую на ранних стадиях достоверно установить их происхождение. Важным вопросом при увеличении лимфатических узлов, особенно шейных и средостения должен быть вопрос о природе заболевания: воспалительное или злокачественное заболевание (Карташова О.М., 2006).
Диагностика
Для диагностики может быть использовано кроме осмотра и пальпации: анализ крови, иммунологическое исследование, УЗИ, МРТ, КТ, пункция лимфоузла и его цитологическое, гистологическое исследование.
Классификация увеличения лимфоузлов(по Пальцев М.А., Аничков Н.М., 2001)
- Реактивные состояния
Острый лимфаденит при гнойных инфекциях
Фолликулярная гиперплазия при системных заболеваниях (ВИЧ, СКВ, АУ)
Паракортикальные реакции
Реакции при герпетических инфекциях
Реакции при лекарственной гиперчувствительности
Синусные реакции
Гистиоцитарные реакции (на инородные частицы)
Гранулематозные реакции инфекционные (туберкулёз, хламидиоз и тд)
Гранулематозные реакции неизвестной этиологии (саркоидоз, болезнь Крона)
Болезнь Уиппла
Васкулиты
Другие заболевания
- Опухолевые поражения лимфоузлов
Метасзазы
Болезнь Ходжкина
Неходжкинские лимфомы
Припухание лимфоузловПрипухание лимфоузлов не всегда связано с ярким инфекционным процессом, или другим заболеванием, а часто проявляет слабо выраженное воспаление при расчёсах, ожогах, укусах насекомых.
При исключении заболеваний, требующих специального лечения и наблюдения, а также после острого периода воспаления показана и эффективна остеопатическая коррекция лимфатической системы — лимфодренаж, стимуляция венозного оттока, увеличение дренажной и помповой функции диафрагмы, стимуляция функции селезёнки.
Решение найдётся!
Врач-остеопат Арсений Гуричев
Анатомия, клинические аспекты и особенности сонографии. Иллюстрированный очерк
J Ультразвук. 2010 Dec; 13 (4): 168–174.
Язык: английский | Итальянский
O. Catalano
a Отделение радиологии, Национальный институт рака IRCCS «Fondazione G. Pascale», Неаполь, Италия
A. Nunziata
b Отделение радиологии, Лаборатория Стефании Беллоне, DSB 30, ASL Napoli 1 Centro, Неаполь, Италия
PP Сатурнино
c Кафедра радиологии, Второй университет, Неаполь, Италия
A.Siani
a Отделение радиологии Национального института рака IRCCS «Fondazione G. Pascale», Неаполь, Италия
a Отделение радиологии Национального института рака IRCCS «Fondazione G. Pascale», Неаполь, Италия
b Отделение радиологии, Лаборатория Стефании Беллоне, DSB 30, ASL Napoli 1 Centro, Неаполь, Италия
c Отделение радиологии, Второй университет, Неаполь, Италия
∗ Автор, отвечающий за переписку.Отделение радиологии, Национальный институт рака IRCCS «Fondazione G. Pascale», via Semmola, 80131 Napoli, Италия. ti.nit@tacdnalroЭта статья цитируется другими статьями в PMC.Abstract
Нормальные и аномальные аспекты эпитрохлеарной лимфатической станции малоизвестны, главным образом потому, что подмышечный бассейн обычно считается первичной лимфатической мишенью всех заболеваний верхних конечностей. Цель этой статьи — проиллюстрировать посредством обзора конкретных случаев нормальные и аномальные результаты, которые могут появиться во время ультразвукового (УЗИ) и цветного допплеровского УЗИ исследования эпитрохлеарной области.Мы проиллюстрируем нормальную анатомию и варианты эпитрохлеарных лимфатических узлов и подчеркнем функциональную роль этой лимфатической станции. Далее мы описываем результаты УЗИ и цветного допплера. Рассмотрен ряд различных аномалий, включая метастазы (в основном из кожных меланом верхних конечностей), болезнь Ходжкина и неходжкинскую лимфому, лимфаденит (болезнь кошачьих царапин, инородные тела и внутривенное употребление наркотиков). Предлагаются меры, позволяющие избежать ошибок интерпретации и провести эффективную дифференциальную диагностику новообразований в локтевом суставе.Эта статья представляет собой иллюстрированное эссе об УЗИ и цветном допплеровском УЗИ различных патологий эпитрохлеарных лимфатических узлов, с которыми клиницисты могут быть не знакомы.
Ключевые слова: Лимфатические узлы, Эпитрохлеарная область, Меланома, Сонография
Sommario
Gli aspetti normali e anormali delle stazioni linfatiche epitrocleari non sono ben conosciuti, dal momento checavomentezéra iliens comune dell’arto superiore.Scopo di questo contributo, di illustrare, attributo un ampio numero di schemi e images, gli aspetti normal and anormali all’ecografia (US), and al color-Doppler che si incontrano nell’esame dei linfonodi della regione epitrocleare. Viene mostrata l’anatomia dei linfonodi epitrocleari. Viene sottolineato il ruolo funzionale di questa stazione linfatica. Successivamente viene descritto l’aspetto ecografico e color-Doppler. Viene mostrata una serie di aspetti patologici: metastasi (soprattutto dei melanomi cutanei dell’arto superiore), malattia di Hodgkin, linfomi non Hodgkin, linfadeniti (malattia del graffio del gatto, da corpi estranei e da tossicodipendenden).Vengono forniti Suggerimenti su come evitare i trabocchetti ed effettuare una corretta Diagnosi Differences con le altre masse del gomito. Это lavoro consta di una carrellata iconografica sugli aspetti US e color-Doppler delle разнообразных alterazioni dei linfonodi epitrocleari, evenienza poco nota.
Введение
Клиницисты и операторы УЗИ, вероятно, недостаточно знакомы с анатомическими и патологическими аспектами эпитрохлеарной лимфатической узловой станции. Это происходит главным образом потому, что в клинической практике подмышечная впадина обычно считается основной лимфатической мишенью всех заболеваний (воспалительных, злокачественных и т. Д.).) с участием верхней конечности. Цель этого графического обзора — проиллюстрировать на ряде парадигматических случаев нормальные и аномальные результаты, которые могут быть продемонстрированы с помощью УЗИ и цветного допплера при исследованиях эпитрохлеарных лимфатических узлов и в общем исследовании образований в локтевом суставе. . Информированное согласие на этот отчет было получено от всех пациентов.
Анатомические аспекты
Эпитрохлеарные лимфатические узлы, также известные как локтевые или надэпитрохлеарные лимфатические узлы, являются частью поверхностной лимфатической системы верхней конечности.Обычно таких лимфатических узлов один или два, иногда три, а редко четыре. Эпитрохлеарные узлы расположены в подкожной соединительной ткани на медиальной стороне локтя, примерно на 4–5 см выше эпитрохлеи плечевой кости.
Как правило, эпитрохлеарная станция отводит лимфу из последних двух или трех пальцев и из медиальной части кисти. Тем не менее, участки дренажа верхней конечности характеризуются большой индивидуальной вариабельностью. Некоторые лимфатические сосуды отходят от эпитрохлеарных узлов и доходят до подмышечной станции [1] ().
Нормальный эпитрохлеарный лимфатический узел. Двухрежимное изображение, отображающее эпитрохлеарный узел (стрелки) с большим центральным гиперэхогенным воротом и тонкой гипоэхогенной корой. Направленный энергетический допплер показывает васкуляризацию внутригрудного типа.
Клиническая и сонографическая оценка
Адекватная оценка истории болезни пациента и клинических данных является обязательной перед сонографическим исследованием эпитрохлеарной области. Морфоструктурные данные УЗИ следует рассматривать в свете клинических данных, которые включают расположение, протяженность, размер, цвет вышележащей кожи, внешний вид поверхности, консистенцию, боль, интервал между развитием эпитрохлеарного отека и текущей оценкой, подвижность в отношении кожа и глубокие плоскости, изолированное поражение и спайки между увеличенными лимфатическими узлами [2,3].
Результаты, полученные в США, обычно учитываются при оценке всех поверхностных лимфаденопатий. Основные морфоструктурные особенности включают количество, размер (продольный и поперечный диаметры), форму (включая анализ отношения продольного диаметра к поперечному), границы (резкие или нечеткие по отношению к окружающей жировой ткани, явные признаки инфильтрации). , внешний вид центральной гиперэхогенной структуры прикорневых клеток (отсутствует, смещен и т. ) и распределением (однородным или неоднородным) [4,5].
Отек, особенно когда он затрагивает медиальную сторону локтя, может иметь множество узловых и экстранодальных причин. Первая группа включает острый лимфаденит (кожные инфекции, болезнь кошачьих царапин и т.д.), туберкулезный лимфаденит, лимфаденит, связанный с саркоидозом, лимфомы и метастатические лимфаденопатии (в основном от меланом, но также и от других кожных и некожных опухолей) (). К экстранодальным причинам отека локтя относятся опухоли (опухоли срединного нерва, фибромы, гемангиомы, липомы и опухоли из клеток Меркеля), сальные кисты, абсцессы (септический артрит локтевого сустава), болезнь Кимуры, кожные и подкожные гематогенные метастазы [6, 7].
Острый эпитрохлеарный лимфаденит (серологически подтвержденная болезнь кошачьих царапин). У ветеринара через несколько дней после того, как кошка поцарапала его, возникла болезненная опухоль, охватывающая медиальную часть локтя. Двухрежимное УЗИ-изображение (A) показывает гипоэхогенный лимфатический узел овальной формы. Двухрежимное направленное изображение энергетического допплера (B) демонстрирует интенсивную, но нормально распределенную узловую васкуляризацию.
Острый эпитрохлеарный лимфаденит у лиц, злоупотребляющих наркотиками внутривенно. Двухрежимное направленное изображение энергетического допплера демонстрирует увеличенный лимфатический узел с интенсивной внутригрудной сосудистой сетью.
У пациентов с меланомой кожи поражение эпитрохлеарных лимфатических узлов (например, подколенной ямки и ретроареолярных узлов) входит в особую категорию узловых метастазов, называемых «интервальными» лимфаденопатиями [8–14]. В то время как регионарные лимфатические узлы верхних конечностей расположены в подмышечной впадине, эпитрохлеарные узлы считаются «транзитной» мишенью, с которой сталкиваются опухолевые клетки, когда они распространяются из первичных очагов меланомы, расположенных на предплечье, запястье или руке.Неспособность обнаружить эти лимфатические узлы по путям распространения меланомы может быть причиной рецидива опухоли. С этой точки зрения особенно интересен следующий случай. За три года до нашего наблюдения этой пациентке было выполнено удаление кожной меланомы в области лопатки и радикальная подмышечная лимфаденэктомия (после положительной биопсии сигнального лимфатического узла). Последующее наблюдение включало ПЭТ-КТ-исследование верхней конечности в пределах исследуемого объема, а захват фтордезоксиглюкозы наблюдался в локтевом суставе.Метастаз меланомы в эпитрохлеарный лимфатический узел был подтвержден УЗИ и хирургическим удалением (). В этом случае радикальная подмышечная лимфаденэктомия вызвала аномальный нисходящий путь распространения меланомы в область локтя.
Эпитрохлеарная лимфаденопатия, представляющая рецидив кожной меланомы плеча. Последующее сканирование с помощью ПЭТ-КТ (A) продемонстрировало поглощение индикатора (стрелка) в левой эпитрохлеарной области. Последующее цветное допплеровское сканирование (B, изображено в виде серой шкалы) подтвердило наличие метастазов в лимфатических узлах, отраженных овальным, гипоэхогенным, неоднородным лимфатическим узлом с сигналами периферического (капсульного) кровотока.
Выявление эпитрохлеарной лимфаденопатии также представляет интерес у пациентов с лимфомами (). Фактически, этот участок иногда является первым или единственным участком поражения гематологическим заболеванием [15–18]. Следовательно, в редких случаях поражение эпитрохлеарного лимфатического узла может быть первым признаком лимфоматозного заболевания.
Болезнь Ходжкина, проявляющаяся эпитрохлеарной лимфаденопатией. УЗИ (A) показывает большой гипоэхогенный лимфатический узел. Т1-взвешенная магнитно-резонансная томография (B) с усилением гадолиния выявила множественные увеличенные лимфатические узлы (стрелки) в дистальной трети руки и эпитрохлеарной области.
Заключение
Эпитрохлеарные лимфаденопатии не часто встречаются в клинической практике, но (также по этой причине) их не следует недооценивать. Соответствующая оценка должна быть основана на клинических и ультразвуковых данных, чтобы различать различные узловые и неузловые причины отека, затрагивающего медиальную сторону локтя.
Заявление о конфликте интересов
У авторов отсутствует конфликт интересов.
Сноски
☆ SIUMB 2009 — Премия SIUMB за лучший плакат, представленный на XXI Национальном Конгрессе SIUMB.
Ссылки
1. Айдын М.А., Окудан Б., Насир С., Озбек М., Карагез А., Алтунташ С. Лимфосцинтиграфический дренаж кожи акральной конечности в интервальные сторожевые лимфатические узлы у здоровых людей. J Surg Oncol. 2006; 93: 286–293. [PubMed] [Google Scholar] 2. Селби К.Д., Маркус Х.С., Тогхилл П.Дж. Увеличенные эпитрохлеарные лимфатические узлы: пересмотр старого физического признака. J R Coll Врачи Лондона. 1992; 26: 159–161. [Бесплатная статья PMC] [PubMed] [Google Scholar] 3. Барр Л.Л., Киркс Д.Р. УЗИ острого эпитрохлеарного лимфаденита.Pediatr Radiol. 1993; 23: 72–73. [PubMed] [Google Scholar] 4. Каталано О., Нунциата А., Сиани А. Спрингер-Верлаг Италия; Милан: 2009. Основы онкологического УЗИ. [Google Scholar] 5. Сиракава Т., Миямото Ю., Ямагиши Дж., Фукуда К., Тада С. Дифференциальная диагностика поверхностной лимфаденопатии с помощью цветной / энергетической допплерографии: метастаз, злокачественная лимфома и доброкачественный процесс. J Ultrasound Med. 2001; 20: 525–532. [PubMed] [Google Scholar] 6. Чен Х., Томпсон Л.Д., Агилера Н.С., Аббонданцо С.Болезнь Л. Кимуры: клинико-патологическое исследование 21 случая. Am J Surg Pathol. 2004. 28: 505–513. [PubMed] [Google Scholar] 7. Сет В., Кабра С.К., Джайн Ю., Семвал О.П., Мухопадхьяя С., Дженсен Р.Л. Туберкулезный лимфаденит: клинические проявления. Индийский J Pediatr. 1995; 62: 565–570. [PubMed] [Google Scholar] 8. Макмастерс К.М., Чао К., Вонг С.Л., Райтсон В.Р., Росс М.И., Рейнтген Д.С. Интервальные сторожевые лимфатические узлы при меланоме. Arch Surg. 2002. 137: 543–547. [PubMed] [Google Scholar] 9. Балч К.М., Бузаид А.К., Аткинс М.Б., Кашинелли Н., Койт Д.Г., Флеминг И.Д. Новый Американский объединенный комитет по системе определения стадии рака для меланомы кожи. Рак. 2000; 88: 1484–1491. [PubMed] [Google Scholar] 10. Хант Дж. А., Томпсон Дж. Ф., Урен Р. Ф., Хоуман-Джайлс Р., Харман К. Р. Эпитрохлеарные лимфатические узлы как место метастазирования меланомы. Энн Сург Онкол. 1998. 5: 248–252. [PubMed] [Google Scholar] 11. Исихара Т., Кагешита Т., Мацусита С., Оно Т. Исследование сторожевых лимфатических узлов подмышечной и локтевой областей при злокачественных опухолях кожи верхних конечностей: серия из 15 пациентов.Int J Clin Oncol. 2003. 8: 297–300. [PubMed] [Google Scholar] 12. Урен Р.Ф., Хоуман-Джайлз Р., Томпсон Дж.Ф., Маккарти В.Х., Куинн М.Дж., Робертс Дж.М.Интервальные узлы: забытые сторожевые узлы у пациентов с меланомой. Arch Surg. 2000; 135: 1168–1172. [PubMed] [Google Scholar] 13. Урен Р.Ф., Хоуман-Джайлс Р. J Nucl Med. 1998; 39: 2195. [PubMed] [Google Scholar] 14.Видаль-Сикарт С., Понс Ф., Фуэртес С., Вилалта А., Рулл Р., Пуч С. Действительно ли необходимо определение транзитных дозорных лимфатических узлов у пациентов со злокачественной меланомой? Eur J Nucl Med Mol Imaging. 2004; 31: 945–949. [PubMed] [Google Scholar] 15. Голи А.К., Кодури М., Голи С.А., Берд Р.П. младший, Рой Т.М. Эпитрохлеарный лимфатический узел: необычная физическая находка при лимфоме, имеющая важное клиническое значение. Tenn Med. 2006; 99: 35–36. [PubMed] [Google Scholar] 16. Чанг Б.К., Бэкстранд К.Х., Нг А.К., Сильвер Б., Хичкок С.Л., Маух П.М. Значение вовлечения эпитрохлеарных лимфатических узлов в болезнь Ходжкина. Рак. 2001; 91: 1213–1218. [PubMed] [Google Scholar] 17. Шах К.Дж. Болезнь Ходжкина только в эпитрохлеарных лимфатических узлах. Саут Мед Дж. 1991; 84: 1509. [PubMed] [Google Scholar] 18. Ю.А., Штейнфельд А.Д. Болезнь Ходжкина, проявляющаяся в эпитрохлеарных узлах. Med Pediatr Oncol. 1984. 12: 244–246. [PubMed] [Google Scholar]Редкое поражение эпитрохлеарных лимфатических узлов при лимфоме из клеток мантии
Описание
У 60-летнего мужчины наблюдалась двусторонняя опухоль в паху в течение 1 года.Постепенно у него появились аналогичные опухоли в шейной и подмышечной областях. Он отметил множественные узелковые опухоли, расположенные на медиальной стороне обеих рук линейно. В этот момент он явился в нашу больницу. У него была генерализованная лимфаденопатия, и наиболее характерной находкой были увеличенные двусторонние твердые эпитрохлеарные лимфатические узлы (рисунок 1). Не было обнаружено местного повышения температуры, покраснения или инфекции. У него также была гепатоспленомегалия. При эксцизионной биопсии обнаружена лимфома из клеток мантии.Аспирация костного мозга, выполненная для определения стадии, показала инфильтрацию клетками мантии.
Рисунок 1Клиническая фотография, показывающая двустороннюю эпитрохлеарную лимфаденопатию.
Эпитрохлеарные лимфатические узлы находятся на медиальной стороне руки, примерно на 1-2 см выше локтевого сустава кпереди от медиальной межмышечной перегородки между двуглавой и трехглавой мышцами.1 Их увеличение обычно является частью генерализованной лимфаденопатии, а иногда и из-за патологии в руке и предплечье. Одно исследование, проведенное в Университете Эдинбурга, показало отсутствие пальпируемых лимфатических узлов у 140 здоровых людей, но узлы пальпировались у 27% из 184 пациентов, у которых было диагностировано заболевание, вызывающее генерализованную лимфаденопатию.2 Увеличение эпитрохлеарных лимфатических узлов почти всегда является патологическим. Сообщалось также об изолированном увеличении эпитрохлеарных лимфатических узлов.3 Они могут увеличиваться при инфекционных заболеваниях, таких как ВИЧ, лейшманиоз, сифилис, проказа, болезнь кошачьих царапин, туберкулез, филяриатоз и воспалительные состояния, такие как ревматоидный артрит, когда болезнь проявляется в руках. Их увеличение гораздо чаще встречается при хронических лимфопролиферативных заболеваниях, чем при агрессивных лимфомах.
Очки обучения
Этот случай подчеркивает важность клинического обследования участков, которые мы обычно пропускаем во время наших обычных клиник.
Это легкодоступное место для биопсии.
Несмотря на то, что увеличенные эпитрохлеарные лимфатические узлы являются менее частой клинической находкой, они могут помочь в оценке генерализованной лимфаденопатии и фебрильных заболеваний.
В ожидании диагноза Ходжкина … | Рак чат
Всем привет!
Во-первых, я просто хочу начать с того, что ненавижу быть тем, кто обременяет всех вас, прекрасные люди, которым, к сожалению, действительно поставили диагноз.На самом деле мне еще не поставили диагноз (и я молю Бога, чтобы у меня его никогда не было), но я готовлюсь к нему.
Вот моя история.
Я 19-летняя девушка с ужасным беспокойством, курю, редко пью, в остальном я активна и здорова (за исключением необъяснимых увеличенных эритроцитов, которые у меня были в течение нескольких лет).
Я думаю, что это было так. либо в конце июля / начале августа, когда я был в душе и обнаружил, что все три моих локтевых узла были твердыми, увеличенными примерно до 3 см (только оценка) и очень болезненными.Они были очень подвижными, но казались встроенными в структуру под ними, которая не позволяла им двигаться / слишком / далеко — они все еще делают. Некоторое время у меня была некоторая пульсация / подергивание на нижней стороне руки, но я не знаю, связаны ли они (возможно, предполагая где-то сжатие?) В любом случае. Как только я их почувствовал, у меня стало плохо в животе, мне пришлось вылезать из ванны, чтобы не потерять сознание, и я не мог перестать трястись. С того момента у меня было действительно ПЛОХОЕ чувство. Как инстинкт.Опять же, я молюсь, что ошибаюсь.
Позвольте мне упомянуть, что я большой ипохондрик, и у меня было множество опытов с крайне тяжелыми паническими атаками, когда в моем теле происходили малейшие изменения, которые затем оказывались чем-то совершенно нормальным и чрезмерно преувеличенным. Это, однако, в целом меня беспокоит, потому что логически все указывает на то, что это Ходжкина. По крайней мере, для меня.
Я хожу в больницу и плачу, не могу дышать; Я ужасно паникую и умоляю их сделать биопсию в тот же день.Медсестры смеются, говорят мне, что я «выдохся» и «такие вещи случаются», и отправляют меня в путь. Однако они говорят мне записаться на прием к терапевту.
Прием был через две недели, и я рассказал врачу о своих опасениях. Врач сказал мне, что она собирается назначить мне общий анализ крови, тест на ВИЧ и сканирование, но ее это совершенно не беспокоит. Она говорит мне вернуться, если они станут больше или останутся там через МЕСЯЦ. Она уверяет меня, что позвонит, если в моих анализах крови будут какие-то странные результаты.Я вернулся с отрицательным результатом на ВИЧ, и единственное, что осталось в моей крови, — это увеличенные эритроциты, которые, по-видимому, все еще были в пределах нормы, но только высоко на шкале.
Благодаря собственной глупости и тревоге, я пропускаю сканирование и прошу дать еще одно направление на приеме через месяц (с другим врачом). Мы сидели в его офисе, и он спрашивает меня: «Что вас здесь больше всего беспокоит? » и я говорю: «Это рак». на что он отвечает: «Ну, есть над чем подумать». Он направляет меня на другое сканирование и говорит, что пришлет его мне по почте.Я выхожу из офиса, снова в слезах, в нервном расстройстве, что все мои опасения вполне могут быть реальностью. Приходит дата сканирования, а моего направления нет. Я пропускаю еще одну встречу, и приемный врач говорит мне, что я пропустил две сейчас, и мне придется записывать ее напрямую в больницу. Я пытаюсь это сделать, и в больнице мне говорят, что мне нужно направление. Это было в конце сентября / начале октября, и за это время я заметил, что они сжимаются с ощущением эластичности и упругости, и поэтому я просто перестал думать об этом после этого. Мои друзья, коллеги и семья уверяли меня, что я буду чувствовать себя хуже, если у меня будет рак, что я буду / знаю / и что я обязательно беспокоюсь.К тому же рак не уменьшается сам по себе, верно? Я верил им, пока не прочитал на этом сайте очень страшную статистику, и все они относятся ко мне. Все это имеет смысл и еще раз подтверждает мои опасения.
Ходжкинс обычно поражает молодых людей, особенно людей в возрасте около двадцати лет, и проявляется в виде локализованных увеличенных лимфатических узлов.
Hodkins, особенно низкосортный, может снова и снова сжиматься, а затем увеличивать узлы — и все это со мной постоянно происходит.
Они кажутся эластичными и твердыми — прямо как у меня.
Они свободно передвигаются (это то, что меня больше всего пугало. Я предполагал, что фиксированные — это те, на которые нужно обратить внимание!)
У меня еще один прием к врачу на следующую субботу, на котором я собираюсь объяснить абсолютно все и сообщи ей, что теперь я очень уверен, что это Ходжкина. Я чувствую себя совершенно нормально внутри себя, но в начале года я сильно похудел, а также сильно страдаю от своего психического здоровья (хотя я сомневаюсь, что это взаимосвязано).
В принципе, я ожидаю худшего.Я / готов / к худшему. Моя семья знает это.
Есть ли у кого-нибудь еще подобные переживания или слова мудрости? Любая поддержка будет принята с благодарностью прямо сейчас. Я частично в битвах, частично уже готовлюсь к бою.
Мне ТАК очень жаль, что я кого-то оскорбляю, так как это определенно не входило в мои намерения. Я просто очень переживаю.
Спасибо за внимание.
Ronni x
Анатомия локтевого лимфатического узла Стоковые Фото
671-02095753
Лимфоснабжение локтевого сустава
Премиум без лицензионных отчислений
671-02094726
Лимфоснабжение локтевого сустава
Премиум без лицензионных отчислений
671-02094357
Лимфоснабжение локтевого сустава
Премиум без лицензионных отчислений
671-02095006
Лимфоснабжение локтевого сустава
Премиум без лицензионных отчислений
интервальных узлов: забытые сторожевые узлы у пациентов с меланомой | Дерматология | JAMA Surgery
Фон Любой сторожевой лимфатический узел, который получает лимфатический дренаж непосредственно из первичного участка меланомы, независимо от его местоположения, может содержать метастатическое заболевание.Это верно, даже если сигнальный узел не находится в поле распознанного узла. Интервальные (транзитные) узлы, которые лежат вдоль лимфатического сосуда между первичным участком меланомы и распознанным полем узла, иногда видны во время лимфатического картирования для биопсии сторожевого узла. Если дренаж в такие интервальные узлы игнорируется хирургом во время биопсии сторожевого узла, у некоторых пациентов метастатическая меланома будет пропущена.
Гипотеза Когда лимфа оттекает непосредственно из участка кожной меланомы в интервальный узел, этот сторожевой узел имеет те же шансы укрывать микрометастатическое заболевание, что и сторожевой узел в поле распознанного узла.
Дизайн Предоперационная лимфосцинтиграфия с коллоидом трисульфида сурьмы технеция TC 99m была проведена для определения характера лимфатического дренажа и, с 1992 года, для определения местоположения сторожевых лимфатических узлов для хирургической биопсии или для постоянной маркировки их местоположения точечными татуировками на коже.
Настройка Отделение меланомы университетской клинической больницы.
Пациенты Всего за 13 лет обследовано 2045 пациентов с меланомой кожи.
Результаты Интервальные узлы обнаружены у 148 пациентов (7,2%). Частота возникновения интервальных узлов варьировалась в зависимости от места первичной меланомы. Интервальные узлы чаще встречались при меланомах туловища, чем при меланомах нижних конечностей. Микрометастатическое поражение было обнаружено в 14% интервальных узлов, подвергшихся биопсии, в качестве сторожевых узлов. Эта частота аналогична частоте, обнаруженной в сторожевых узлах, расположенных в распознанных полях узлов, что подтверждает потенциальную клиническую важность интервальных узлов.
Выводы Интервальные узлы должны быть удалены хирургическим путем вместе с любыми дополнительными сигнальными узлами в стандартных полях узлов, если процедура биопсии сигнального узла должна быть завершена. У некоторых пациентов интервальный узел будет единственным лимфатическим узлом, содержащим метастатическое заболевание.
У ПАЦИЕНТОВ с меланомой биопсия сторожевых лимфатических узлов может точно определить их узловой статус 1 -3 и, таким образом, избежать ненужного дальнейшего хирургического вмешательства при отрицательном гистологическом исследовании.Лимфатическое картирование с использованием кожной лимфосцинтиграфии (LS) полезно для обнаружения сторожевых лимфатических узлов перед операцией 4 , 5 и стало стандартной предоперационной диагностической процедурой в Сиднейском отделении меланомы больницы Королевского принца Альфреда, Сидней, Новый Южный Уэльс, Австралия , для пациентов с меланомой кожи толщиной более 1 мм. При использовании в сочетании с инъекцией синего красителя непосредственно перед операцией и гамма-зондом во время операции LS позволяет с большой уверенностью определять местонахождение сторожевых узлов в каждом поле дренирующего узла. 3 , 6 , 7 Неожиданные образцы лимфатического дренажа не редкость, поэтому протоколы визуализации должны гарантировать, что все сигнальные узлы расположены у каждого пациента, даже если узлы не расположены в стандартных полях узлов, таких как подмышечные , пах и шейные области.
Имея накопленный опыт более чем 2000 исследований лимфатического картирования у пациентов с меланомой, мы наблюдали дренаж кожи в ряд четко определенных, но не распознаваемых ранее полей лимфатических узлов, включая треугольное межмышечное пространство, 8 забрюшинное и паравертебральное области, 9 и сторожевые узлы над правым и левым реберными краями. 10 We 11 также регулярно документировал дренаж в сторожевые узлы в ранее описанных, но иногда упускаемых из виду местах, таких как эпитрохлеарные, подколенные и затылочные поля узлов. Важно убедиться, что дренаж в такие сторожевые узлы обнаруживается во время LS. Это требует от 5 до 10 минут визуализации этих областей у соответствующих пациентов.
Однако, помимо оттока этих ожидаемых и неожиданных узловых полей, мы также регулярно наблюдали накопление трассера в интервальных узлах во время динамического LS.Интервальные узлы (иногда называемые транзитными узлами) определяются как лимфатические узлы, которые расположены вдоль лимфатического собирающего сосуда между местом первичной опухоли и полем дренирующего узла. Они могут возникать в любом месте по ходу сосуда и обычно находятся в подкожно-жировой клетчатке. Может быть один интервальный узел по ходу лимфатического сосуда или может быть несколько интервальных узлов, лежащих по ходу одного лимфатического сосуда. Когда имеется только один интервальный узел, это означает, что он получает лимфатический дренаж непосредственно из первичного очага опухоли и, таким образом, по определению является сигнальным узлом.Если по ходу лимфатического сосуда имеется несколько интервальных узлов, первый из них, которого лимфа достигает на своем пути от места первичной опухоли к полю дренирующего узла, является сигнальным узлом. Следующий узел интервала на этом судне является узлом второго уровня. Целью этого исследования было изучить частоту возникновения интервальных узлов, которые были сторожевыми узлами, у наших пациентов с меланомой, и определить частоту, с которой метастатические отложения выявлялись в этих интервальных узлах.
Используя стандартные методы, ранее подробно описанные в другом месте, было выполнено 12 LS с использованием коллоида трисульфида сурьмы технеция TC 99m у 2045 пациентов за 13 лет.У первых 191 пациента LS была выполнена для картирования паттернов лимфатического дренажа и, таким образом, идентификации соответствующих полей дренажных узлов перед выборной лимфодиссекцией. Эти исследования проводились у пациентов, у которых был неоднозначный дренаж из участков первичной меланомы на туловище или голове и шее. С 1992 года LS была выполнена 1854 пациентам для определения местоположения сторожевых лимфатических узлов для иссечения биопсии или для постоянной маркировки кожи на их поверхности. Наш протокол визуализации при выполнении LS для идентификации сторожевых узлов у пациентов с меланомой гарантировал, что вся территория между участком меланомы и стандартными полями дренирующего узла была включена в поле зрения полученных изображений.Это было достигнуто за счет использования цифровой гамма-камеры с большим полем обзора. Регистрировали наличие интервальных узлов и коррелировали с участками меланом. У 21 пациента, у которых был удален интервальный узел в ходе процедуры биопсии сторожевого узла, в каждом случае регистрировали наличие или отсутствие микрометастазов и толщину первичной меланомы.
Первичные меланомы у пациентов, изучаемых с помощью LS, были на задней части туловища у 755 пациентов, на передней части туловища у 150, на голове и шее у 304, на верхней конечности у 385 и на нижней конечности у 451.Из 2045 пациентов интервальные узлы были обнаружены у 148 (7,2%). Распространенность интервальных узлов по отношению к различным первичным участкам меланомы показана в таблице 1.
Из 21 пациента, у которых для гистологического исследования были иссечены интервальные узлы, у 3 (14%) интервальные узлы были положительными на микрометастазы. У всех 3 из этих пациентов сторожевые узлы также подверглись биопсии в стандартных полях узлов, но ни в одном другом сторожевом узле не было обнаружено микрометастатического поражения. У этих 21 пациента первичные меланомы имели толщину от 0 до 0 мкм.От 7 до 12,5 мм (медиана 2,6 мм). У 3 пациентов с метастазами в интервальном узле были меланомы толщиной 1,5, 3,0 и 4,2 мм.
У 127 пациентов, у которых были выявлены интервальные узлы на LS, узлы не были удалены хирургическим путем. Это решение было принято у некоторых пациентов, потому что (1) LS проводилась до 1992 г. (до того, как была описана биопсия сторожевых лимфатических узлов), (2) были клинические факторы, которые снижали эффективность хирургической биопсии, (3) они были отнесены к группе наблюдения. исследования биопсии сторожевого лимфатического узла, (4) они отказались от операции или (5) хирург решил проигнорировать обнаружение интервального узла на LS.
Использование LS с высоким разрешением для картирования путей лимфодренажа и определения местоположения сторожевых лимфатических узлов у большого числа пациентов с меланомой изменило наше понимание лимфодренажа кожи. 13 , 14 Стало ясно, что точные модели лимфодренажа нельзя предсказать у отдельных пациентов с клинической точки зрения. Дренаж к сторожевым лимфатическим узлам в неожиданных местах происходит часто и будет обнаружен только в том случае, если LS с высоким разрешением является рутинной частью метода биопсии сторожевого узла.Таким образом был обнаружен отток лимфы от кожи к недавно описанным полям узлов, таким как треугольное межмышечное пространство, реберный край, забрюшинные и паравертебральные области. Дренаж в области узлов, которые иногда упускаются из виду, такие как эпитрохлеарные и подколенные области, также демонстрируется LS. В недавнем исследовании 15 узлы в последних двух полях узлов назывались «интеркалированными узлами» (еще один термин, который использовался для интервальных узлов), но мы рассматриваем их как стандартные поля узлов, которые нужно проверять у всех соответствующих пациентов.Это же исследование относилось к интервальным узлам в верхней грудной стенке, и мы подозреваем, что по крайней мере некоторые из них на самом деле могли быть узлами в треугольном межмышечном пространстве. Дренаж на всех таких участках будет обнаружен только в том случае, если протоколы визуализации будут сканировать эти участки в течение 5–10 минут. Боковой вид верхней части грудной клетки также важен для обнаружения дренажа узлов в треугольном межмышечном пространстве. Неспособность получить изображения в этих областях будет означать, что некоторые контрольные узлы будут упущены.
В дополнение к дренажу узлов в стандартных полях узлов, однако, мы регулярно наблюдали дренаж в истинные интервальные узлы, которые лежат вдоль хода лимфатических сосудов между первичным участком меланомы на коже и распознанным полем узлов. На пути лимфатического сосуда может быть только один интервальный узел, но иногда их бывает несколько. Первый интервальный узел, которого достигает дренирующая лимфа, по определению является сторожевым узлом. Второй интервальный узел вдоль того же сосуда является узлом второго уровня, как и узел в поле распознанного узла, который в конечном итоге получает лимфу, прошедшую через единственный интервальный узел.У всех, кроме 2 из 21 пациента, которым была проведена хирургическая биопсия интервального узла, также присутствовали сторожевые узлы в стандартных полях узлов, которым была проведена биопсия. Эти другие сторожевые узлы получали индикатор через отдельный дискретный лимфатический сосуд и не получали индикатор, который прошел через интервальный узел. У двух пациентов (рисунок 1 и рисунок 2) дренирование проводилось исключительно в интервальный узел без сторожевых узлов в стандартных полях узлов. Пациенту, изображенному на рисунке 1, ранее была сделана эксцизионная биопсия меланомы на боковой поверхности правого локтя.Суммарное динамическое исследование показало, что 3 лимфатических сосуда сходятся к интервальному узлу на медиальной стороне правого плеча примерно на среднем уровне плечевой кости. Был виден слабый одиночный лимфатический канал, проходящий от промежуточного узла к правой подмышечной впадине. Таким образом, узел, видимый в правой подмышечной впадине, был узлом второго уровня. Во время операции на следующий день после LS после инъекции лакированного синего красителя было обнаружено, что 2 окрашенных в синий цвет сосуда входят в интервальный узел и окрашивают его в синий цвет. Ни одно судно не обошло интервальный узел.Таким образом, единственным сторожевым узлом у этого пациента является интервальный узел. Сторожевой узел (интервальный узел) не содержал метастатической меланомы.
Интервальные узлы обычно лежат глубоко в подкожно-жировой клетчатке и могут располагаться в любой области тела. Однако существует несколько распространенных участков, в том числе медиальная сторона руки (на среднем уровне плечевой кости), принимающая дренаж из участков меланомы предплечья (рис.1), и среднечелюстная линия от уровня пупка вверх, принимающая дренаж из туловища. участки меланомы (рис. 2).У пациента, показанного на рисунке 2, с участком биопсии иссечения меланомы в боковой левой пояснице, была обнаружена серия промежуточных узлов в средней подмышечной линии, проходящих вверх к подмышечной впадине. Промежуточные узлы в этом месте обычны для участков меланомы от середины до нижней части туловища. У этого пациента единственным сторожевым узлом был первый интервальный узел, достигнутый лимфатическим сосудом, и при биопсии этот узел не содержал микрометастазов. Следующий узел по каналу — это узел второго уровня, а не дозорный узел.Узлы второго уровня и выше интервалов, хотя и менее яркие, чем сторожевые узлы у этого пациента, легко идентифицируются, и, возможно, узлы интервалов более «пористы» для радиоколлоида, чем узлы в распознанных полях узлов. Типичный результат LS состоит в том, что трассирующее средство остается в сторожевом узле, при этом незначительное, если вообще такое обнаружение, трассирующее средство передается дальше узлам второго уровня.
Промежуточные узлы также нередки в верхней части спины и задней части шеи, получая дренаж из участков меланомы высоко на спине.
У наших пациентов интервальные узлы чаще всего ассоциировались с первичными меланомами на задней поверхности туловища (12,7% пациентов), что примерно в два раза чаще, чем интервальные узлы, обнаруживаемые где-либо еще. На коже других частей тела частота интервальных узлов была удивительно постоянной и составляла от 5% до 8%, за исключением нижней конечности, где интервальные узлы были редкими и встречались только у 1% пациентов. Это изменение анатомического расположения лимфатических сосудов и узлов, дренирующих различные части кожи, интересно, и мы наблюдали аналогичные изменения в других характеристиках дермальных лимфатических сосудов, таких как скорость потока лимфы через собирающие сосуды. 16
Из 21 интервала, удаленного для гистологического исследования, 3 (14%) содержали микрометастазы. Хотя их количество невелико, эта частота метастазов имеет тот же порядок величины, что и в сторожевых узлах, как правило, у пациентов с меланомами толщиной более 1,5 мм. 17 Эти данные подтверждают предположение, что любой сигнальный узел, независимо от его местоположения, может содержать микрометастатическое заболевание. Это предположение дополнительно подтверждается недавним открытием 18 о том, что микрометастатическая меланома возникает в значительном проценте сторожевых узлов в треугольном межмышечном пространстве, подвергнутых биопсии.Хотя такие узлы расположены в необычном месте за пределами традиционных полей узлов, которые, как известно, дренируют кожу, когда в них происходит дренаж, они, кажется, имеют такой же шанс на метастазы, что и лимфатические узлы в других полях узлов. Вероятно, частота метастазов будет зависеть, как и в других местах, от толщины первичной меланомы.
При обзоре наших данных были идентифицированы 2 других пациента, у которых интервальные узлы не подвергались биопсии первоначально, но у которых развился рецидив на месте интервальных узлов, показанных на LS, во время последующего наблюдения, который варьировался от 3 месяцев до 7 лет.У одного пациента было 2 интервальных узла на верхней части спины, которые показали рецидив меланомы одновременно через 6 месяцев после LS, а у другого был рецидив в интервальном узле в правой средней подмышечной линии через 17 месяцев после LS. Было еще 2 пациента с первичными участками меланомы на голове, у которых развился местный рецидив на шее в области, где на LS были обнаружены интервальные и сигнальные узлы в стандартных полях шейных узлов. Однако записи гистопатологического исследования не позволяют понять, был ли рецидив в интервальном узле или в одном из других сторожевых узлов.Таким образом, клинический рецидив уже имел место у 2 из 128 пациентов, у которых интервальные узлы не подвергались биопсии во время первичного обращения и возможен рецидив у 2 других. Это удивительно небольшое число, учитывая 14% -ную частоту микрометастазов, обнаруженных в тех интервальных узлах, которые подверглись биопсии, и позволяет предположить, что клинический рецидив в интервальных узлах встречается редко или что рецидив трудно обнаружить в этих узлах. Тем не менее, как мы обнаружили у отдельных пациентов, дренирование таких узлов может быть связано с рецидивом в этом месте, а у некоторых пациентов единственное присутствующее узловое микрометастатическое заболевание будет в интервальном узле.Так было у наших 3 пациентов, у которых был положительный результат в интервальном узле на микрометастазы при исходной эксцизионной биопсии. Другие исследователи 19 также задокументировали метастазы в интервальных узлах. Таким образом, интервальные узлы заслуживают хирургической биопсии, если обнаруживается дренирование участка меланомы кожи.
Сообщалось, что у пациентов с меланомой кожи частота транзитных рецидивов между участками первичной опухоли и полями локальных узлов может варьироваться в зависимости от толщины первичной меланомы и количества лимфатических узлов. в поле сливного узла.Интересно предположить, как часто такие транзитные метастазы на самом деле могли быть метастазами в ранее необнаруженных или нераспознанных интервальных узлах. Вполне возможно, что многие так называемые транзитные метастазы, обнаруженные до рутинного использования ЛС, на самом деле были метастазами в интервальных узлах, которые на самом деле были сторожевыми узлами у этих пациентов.
Очевидной аномалией, выявленной нашими данными, является низкая частота интервальных узлов в нижних конечностях. В нашей серии только у 1% пациентов с меланомой нижних конечностей были интервальные узлы.Это контрастирует с относительно частым возникновением транзитных метастазов, наблюдаемых в нижних конечностях, особенно в бедрах. Вывод заключается в том, что большинство транзитных метастазов, возникающих в нижних конечностях, возникают не в интервальных узлах, а по другому механизму. Фактором, который мог повлиять на это открытие, является то, что у пациентов с меланомой туловища время от времени выполнялась непрерывная диссекция, и поэтому у некоторых из этих пациентов могли быть удалены участки потенциальных транзитных метастазов.Непрерывное рассечение нижней конечности никогда не выполнялось, за исключением случаев, когда меланома находилась высоко на передней части бедра.
При описании наличия интервальных узлов на LS важно не путать их с лимфатическими озерами, которые представляют собой очаговые расширения лимфатического собирающего сосуда, которые могут возникать в любом месте на его пути. Лимфатические озера обычно единичные, но их может быть несколько; они не содержат ткани лимфатических узлов и, таким образом, не удерживают радиоколлоид в течение длительного времени, как лимфатические узлы.На LS они видны как яркие фокусные области по ходу лимфатического сосуда в динамической фазе исследования, но они быстро теряют индикатор, обычно через 10-20 минут. Иногда лимфатическим озерам требуется больше времени, чтобы исчезнуть, но обычно они не видны через 2 часа после введения метки. Это контрастирует с интервальными узлами, которые обычно удерживают радиоколлоид в течение 24 часов или более.
Два последних важных момента, касающихся идентификации интервальных узлов, — это природа радиоколлоида, используемого для лимфатического картирования, и коллиматор, используемый для получения изображений с помощью гамма-камеры.Мы использовали коллоид трисульфида сурьмы технеция TC 99m, размер частиц которого находится в диапазоне от 5 до 40 нм. Коллоиды с таким маленьким размером частиц получают легкий доступ к начальным лимфатическим сосудам, поэтому лимфатические каналы четко видны на ранних динамических изображениях, а интервальные узлы легко идентифицируются на пути таких каналов. Это также позволяет видеть отдельные дискретные каналы, минуя интервальные узлы и переходя к контрольным узлам в стандартных полях узлов. Узлы интервалов, которые идентифицируются при использовании коллоида сульфида сурьмы, могут вообще не отображаться при использовании коллоидов с более крупными частицами. 22
Микролитьевые коллиматоры с высоким разрешением, которые имеют минимальное проникновение через перегородку при энергиях 140 кэВ и, следовательно, не имеют значительного «звездного» артефакта, также жизненно важны для получения высококачественной LS. Звездный артефакт может полностью скрыть узлы рядом с местом укола. Сложенные металлические коллиматоры подвержены этому артефакту и, как правило, не подходят для высококачественной LS. Если доступны только складчатые металлические коллиматоры, предпочтительно использовать коллиматор средней энергии, поставляемый поставщиком.Хотя разрешение будет ухудшаться, это действительно устраняет проблему проникновения перегородки, приводящего к образованию звездного артефакта.
Предоперационная LS с использованием соответствующего радиоколлоида с мелкими частицами и коллиматоров высокого разрешения определяет интервальные узлы как сторожевые узлы у небольшого, но немаловажного процента пациентов с меланомой кожи. Дренирование лимфы от первичного участка меланомы к интервальным узлам, которые являются сторожевыми узлами, связано с 14% частотой микрометастазов в этих узлах.Это могут быть единственные сторожевые узлы у пациента, содержащие микрометастазы. Клинический рецидив также может возникать в интервальных узлах, которые являются сторожевыми узлами, если они не подвергаются биопсии во время первоначального хирургического лечения. Важно не упускать из виду интервальные узлы, если процедура биопсии сторожевого узла должна быть точной у всех пациентов.
Автор, ответственный за переписку: Роджер Ф. Урен, MD, FRACP, Nuclear Medicine and Diagnostic Ultrasound, RPAH Medical Center, 100 Carillon Ave, Suite 206, Newtown, New South Wales 2042, Australia (электронная почта: ruren @ mail.usyd.edu.au).
1. Мортон DLWen D-RWong JH и другие. Технические детали интраоперационного лимфатического картирования при меланоме на ранней стадии. Arch Surg. 1992; 127392–399Google ScholarCrossref 2.Reintgen DCruse CWWells K и другие. Упорядоченное прогрессирование узловых метастазов меланомы. Ann Surg. 1994; 220759-767Google ScholarCrossref 3.Thompson Дж. Ф. Маккарти WHBosch CMJ и другие.Состояние сторожевых лимфатических узлов как индикатор наличия метастатической меланомы в регионарных лимфатических узлах. Melanoma Res. 1995; 5255-260Google ScholarCrossref 4.Uren RFHowman-Giles RBShaw HMThompson Дж. Ф. Маккарти WH Лимфосцинтиграфия при меланоме туловища с высоким риском: прогнозирование групп дренажных узлов, определение лимфатических каналов и обнаружение сторожевого узла. J Nucl Med. 1993; 341435-1440Google Scholar5.Pijpers RCollet GJMeijer Шоэкстра OS Влияние динамической лимфосцинтиграфии и наведения гамма-зонда на биопсию сторожевого узла при меланоме. Eur J Nucl Med. 1995; 221238-1241Google ScholarCrossref 6.Pijpers RBorgstein PJMeijer Шоэкстра OSvan Hattum LHTeule Биопсия сторожевого узла GJJ у пациентов с меланомой: динамическая лимфосцинтиграфия с последующим интраоперационным гамма-зондом и контролем витального красителя. World J Surg. 1997; 21788-793Google ScholarCrossref 7. Алазраки Н.П.Эшима DEshima ЛА и другие. Лимфосцинтиграфия, концепция сторожевого узла и интраоперационный гамма-зонд при меланоме, раке груди и других потенциальных раковых опухолях. Semin Nucl Med. 1997; 2755-67Google ScholarCrossref 8.Uren RFHowman-Giles РБТомпсон JF и другие. Лимфодренаж к треугольным лимфатическим узлам межмышечного пространства при меланоме спины. J Nucl Med. 1996; 37964-966Google Scholar9.Uren RFHowman-Giles РБТомпсон JF Лимфодренаж от кожи спины к внутрибрюшным лимфатическим узлам у пациентов с меланомой. Ann Surg Oncol. 1998; 5384-387Google ScholarCrossref 10.Урен RFHowman-Giles РБТомпсон JFShaw HMMcCarthy WH Лимфодренаж от кожи вокруг пупка до внутренних узлов молочной железы. Clin Nucl Med. 1995; 20254-255Google ScholarCrossref 11.Uren RFThompson JFHowman-Giles РБ. Неспособность обнаружить дренаж в подколенные и эпитрохлеарные лимфатические узлы при кожной лимфосцинтиграфии у пациентов с меланомой [письмо]. J Nucl Med. 1998; 392195Google Scholar12.Uren RFHowman-Giles РБТомпсон JF и другие.Лимфосцинтиграфия для выявления сторожевых узлов у пациентов с меланомой. Melanoma Res. 1994; 4395–399Google ScholarCrossref 13.Uren RFThompson JFHowman-Giles RB Лимфодренаж кожи и груди: обнаружение сторожевых узлов. Ньюарк, штат Нью-Джерси, Harwood Academic Publishers, 1999; 91–124
14. Thompson JFUren RFShaw HM и другие. Расположение сторожевых лимфатических узлов у пациентов с меланомой кожи: новое понимание лимфатической анатомии. J Am Coll Surg. 1999; 189195-206Google ScholarCrossref 15. Акка BKapteijn ENieweg OE и другие. Воспроизводимость лимфосцинтиграфии для лимфатического картирования при меланоме кожи. J Nucl Med. 1996; 37972- 975Google Scholar16.Uren RFHowman-Giles РБТомпсон JF Изменение скорости кожного лимфатического потока. Ann Surg Oncol. 1997; 4279-280Google ScholarCrossref 17. Morton DLThompson JFEssner р и другие.Подтверждение точности интраоперационного лимфатического картирования и дозорной лимфаденэктомии при меланоме на ранней стадии: многоцентровое исследование. Ann Surg. 1999; 230453-463Google ScholarCrossref 18.Uren RFThompson JFHowman-Giles RShaw Метастазы меланомы HM в лимфатических узлах треугольного межмышечного пространства [буква]. Ann Surg Oncol. 1999; 6811Google ScholarCrossref 19.Vidal-Sicart SPons Фиулахи JCastel TPalou JHerranz R Сторожевые лимфатические узлы средней руки, демонстрирующие неожиданный дренаж из злокачественной меланомы предплечья. Clin Nucl Med. 1998; 23273-274Google ScholarCrossref 20.Roses DFHarris М.Н.Ригель DCarrey ZFriedman РКопф AW Местные и транзитные метастазы после окончательного удаления первичной кожной злокачественной меланомы. Ann Surg. 1983; 19865-69Google ScholarCrossref 21.Cascinelli Н.Буфалино RMarolda р и другие. Регионарные неузловые метастазы меланомы кожи. Eur J Surg Oncol. 1986; 12175-180 Google Scholar 22.Boxen IMcCready DBallinger Обнаружение и определение узла JR Sentinel может зависеть от агента визуализации и времени. Clin Nucl Med. 1999; 24390-394Google ScholarCrossrefОбщая информация о лимфаденопатии. Набухшие железы
Генерализованную лимфаденопатию можно определить как увеличение более чем двух несмежных групп лимфатических узлов. Лимфатические узлы могут значительно увеличиваться в размерах. Их размер зависит от возраста человека, его местоположения и любой иммунной активности, в которой они могут участвовать.
Наиболее генерализованная лимфаденопатия возникает из-за доброкачественного самоограничивающегося заболевания, такого как вирусная или бактериальная инфекция, но может быть вызвана широким спектром состояний — см. «Дифференциальный диагноз» ниже.
Эпидемиология
[1]В первичной медико-санитарной помощи необъяснимая лимфаденопатия составляет 0,6% в год.
Менее 1 из 100 этих случаев имеют злокачественную этиологию, но она увеличивается с возрастом пациента. У 4% пациентов в возрасте 40 лет и старше с необъяснимой лимфаденопатией обнаруживается основной рак, но для пациентов моложе 40 лет этот показатель падает до 0.4%.
Презентация
История болезни
История болезни должна включать продолжительность лимфаденопатии, наличие острых заболеваний у других членов домохозяйства и наличие сопутствующих симптомов.
Постоянная лихорадка, ночная потливость, общее недомогание или потеря веса могут быть указателями на серьезное заболевание. Надключичные и подключичные лимфатические узлы всегда подозрительны на злокачественное новообразование, особенно у лиц старше 40 лет [1] .
Принимая во внимание обширный список дифференциальных диагнозов, важно постоянно следить за пациентом, если самопроизвольного выздоровления не происходит.Симптомы более вялотекущих заболеваний (например, туберкулеза, злокачественных новообразований) могут возникать через некоторое время после развития начальной лимфаденопатии.
У подростков необходимо выяснить сексуальный анамнез и историю употребления внутривенных наркотиков.
Обследование
У большинства детей пальпируются лимфатические узлы, относительный размер которых может соответствовать критериям лимфаденопатии у взрослого. Они наиболее заметны в передней шейной, паховой и подмышечной областях и продолжают увеличиваться в размерах до 8-12 лет, после чего наступает атрофия.
Измерьте температуру тела, чтобы исключить гипертермию, и проверьте наличие любых местных источников инфекции, включая кожу головы, кожу, уши, нос, глотку и грудь. Проведите систематическое обследование, чтобы исключить признаки явного злокачественного новообразования, и особенно брюшной полости, чтобы исключить гепатомегалию или спленомегалию.
- Двусторонние передние шейные лимфатические узлы до 2 см в диаметре часто обнаруживаются у здоровых детей старшего возраста или у детей, перенесших или недавно выздоравливающих от инфекции верхних дыхательных путей.
- Подмышечные узлы до 1 см и паховые узлы до 1,5 см в диаметре также обычно нормальны. Например, паховый узел размером 1,5 см или передний шейный узел 2 см будет считаться нормальным для ребенка в возрасте 7 лет, но требует дальнейшего исследования у ребенка в возрасте 2 месяцев.
- Надключичные узлы любого размера в любом возрасте требуют дальнейшего исследования, так как они могут быть связаны со злокачественными новообразованиями грудной клетки и брюшной полости. Эпитрохлеарные узлы (чуть выше локтевой складки) могут указывать на болезнь Ходжкина.
- Эритема, тепло, болезненность и колебания узла указывают на лимфаденит инфекционного происхождения.
- Узлы, которые являются твердыми, нежирными и сплетены вместе, увеличивают вероятность злокачественного образования.
Этиология
Генерализованная лимфаденопатия может быть вызвана целым рядом состояний, а именно:
Вирусная
Бактериальная
Протозойная
Грибковая
Аутоиммунные расстройства и состояния повышенной чувствительности
0006- Острый лейкоз [4] .
- Лимфомы (Ходжкина, неходжкина).
- Нейробластома.
- Гистиоцитозы.
Исследования
В подавляющем большинстве случаев после завершения сбора анамнеза и физического осмотра врач сможет определить, что состояние самоограничено и не требует дальнейшего исследования. Однако в случае тревожного анамнеза или подозрительных открытий могут быть указаны следующие исследования.
Первоначальное обследование
Оно будет определяться анамнезом, осмотром и вероятной причиной лимфаденопатии.В случаях очевидной причины и быстрого разрешения с лечением или без него исследования могут не потребоваться.
- Обследование пациентов с необъяснимой лимфаденопатией должно включать общий анализ крови, мазок крови и СОЭ, вязкость плазмы или СРБ (в соответствии с местной политикой).
- LFT: инфильтрация печени.
- Инфекционные мазки из первичного очага инфекции для определения культуры и чувствительности.
Дальнейшие исследования
Дальнейшие исследования будут зависеть от индивидуальной презентации, но могут включать:
- Титры вирусов — например, вирус Эпштейна-Барра, ВИЧ, гепатит.
- Обследование на туберкулез, серологию на сифилис, скрининг токсоплазмы.
- Посев крови.
- Экран аутоантител: СКВ, ревматоидный артрит.
- CXR: саркоидоз, туберкулез, первичная или вторичная злокачественная опухоль.
- Ультрасонография может быть полезной для оценки степени поражения лимфатических узлов у пациентов с лимфаденопатией и в некоторых случаях может быть более чувствительной, чем компьютерная томография [5] .
- КТ / МРТ: например, узловое распределение, стадирование лимфомы.
- Тонкоигольная аспирация.
- Новые методы визуализации, такие как позитронно-эмиссионная томография с 18F-фтордезоксиглюкозой (18F-FDG PET) и магнитно-резонансная лимфография, все чаще используются для диагностики и мониторинга лимфом и других состояний, включающих генерализованные лимфаденопатии.
Эксцизионная биопсия считается методом выбора. Он позволяет оценить архитектуру лимфатического узла, а также провести гистологические, иммуногистохимические, цитогенетические и молекулярные исследования [6] .
Дифференциальный диагноз
- Подкожные поражения — например, липома, абсцесс.
- Грыжа.
- Поражения кожи — например, киста сальной железы.
- Шея (см. Отдельную статью о шее и шишках): опухоли щитовидной железы, кисты жаберной щели, кистозные гигромы, слюнные железы, кисты щитовидно-язычного протока (обычно по средней линии).
Управление
Самым важным аспектом лечения является распознавание и исключение серьезного заболевания, которое часто может имитировать тривиальные самоограниченные состояния на ранних стадиях.Пациентам и родителям следует посоветовать обратиться за дополнительной консультацией, если увеличение лимфатических узлов не проходит, появляются новые увеличения, сохраняются старые симптомы или появляются новые.
Любые из следующих дополнительных признаков лимфаденопатии должны вызвать дальнейшее расследование и / или направление к специалисту. [7] :
- Персистенция в течение шести недель или более.
- Лимфатические узлы увеличиваются в размерах.
- Лимфатические узлы размером более 2 см.
- Распространенный характер.
- Сопутствующая спленомегалия, ночная потливость или потеря веса.
Лечение зависит от возбудителя и может включать следующее:
- Ожидаемое лечение — например, вирусные инфекции, большинство случаев болезни кошачьих царапин.
- Противомикробная терапия — в случае бактериальной инфекции наиболее вероятными виновниками являются Staphylococcus spp. и Streptococcus spp .; поэтому выбран устойчивый к бета-лактамазе антибиотик. У больных туберкулезом соблюдайте местные правила.
- Химиотерапия.
- Лучевая терапия.
- Хирургическая помощь — помимо диагностических процедур, описанных выше, лимфаденит может потребовать аспирации или разреза и дренирования крупных гнойных узлов для облегчения дискомфорта, а также получения аспирата для посева.
- В зависимости от предполагаемого основного состояния может потребоваться направление к детскому инфекционисту, хирургу, гематологу или онкологу.
Примечание редактора
Д-р Сара Джарвис, 11 февраля 2021 г.
В сентябре 2020 г. и в январе 2021 г. Национальный институт здравоохранения и повышения квалификации (NICE) опубликовал обновленное руководство по распознаванию подозрений на рак и направлению к специалистам.Однако никаких изменений, относящихся к данной статье [7] , нет.
Осложнения
Осложнения в значительной степени зависят от основной этиологии. Независимо от индивидуальной патологии могут развиться два осложнения:
- Обструкция верхней полой вены — коварное сжатие верхней полой вены в результате лимфаденопатии средостения, проявляющееся кашлем, хрипом и обструкцией дыхательных путей.
- Абдоминальная лимфаденопатия, проявляющаяся болью в животе или спине, частым мочеиспусканием и запором.Инвагинация может привести к кишечной непроходимости и быть опасной для жизни.
Прогноз
Это почти полностью зависит от основной этиологии. Такие злокачественные новообразования, как лимфома, лейкемия и нейробластома, имеют плохой прогноз. Незлокачественные состояния со значительной смертностью и заболеваемостью включают ВИЧ, ювенильный ревматоидный артрит и СКВ. Возникновение осложнений, таких как абдоминальная лимфаденопатия или синдром верхней полой вены, может изменить прогноз независимо от основного процесса заболевания.
Бурсит локтевого отростка (локоть «папай») | Michigan Medicine
Обзор темы
Что такое локтевой бурсит?
Бурсит — это воспаление небольших мешочков с жидкостью (бурситов), которые помогают суставам плавно двигаться. Локтевой локтевой бурсит, который поражает локтевую сумку локтя, иногда называют локтем Попай. Это потому, что шишка, которая появляется на задней части локтя, похожа на локоть мультипликационного персонажа Попая.
Что вызывает бурсит локтевого отростка?
Существует три основных причины бурсита локтевого лопатки:
- Воспаление, например, от давления на бурсу или воспалительных состояний.Это наиболее частая причина бурсита отростка.
- Внезапная травма, например удар по локтю, вызвавшая кровотечение или скопление жидкости
- Инфекция, вызванная любым из следующих факторов:
- Травма в месте бурсы
- Инфекция в ткани около бурсы, которая распространяется к бурсе
- Инфекция, передающаяся через кровь. Это редко.
Каковы симптомы локтевого бурсита?
Симптомы бурсита локтевого отростка могут включать:
- Боль, особенно при движении локтя или давлении на локоть.
- Отек. Одна шишка может ощущаться в задней части пораженного локтя. Припухлость или шишка вызваны увеличением жидкости в бурсе и болезненны при движении или при прикосновении.
- Покраснение, красные полосы, тепло, лихорадка и увеличение лимфатических узлов в подмышечной впадине, вызванные инфекцией.
Как диагностируется бурсит локтевого отростка?
Ваш врач, скорее всего, сможет диагностировать бурсит локтевого отростка на основании истории болезни и физического осмотра. Если опухоль является результатом травмы, может потребоваться рентген, чтобы определить, сломан ли локоть.
Если ваш врач обеспокоен инфекцией в вашем локте, он или она может слить жидкость из локтя с помощью иглы и провести анализ жидкости в лаборатории.
Как лечится бурсит локтевого отростка?
Лечение внезапного (острого) бурсита может включать дренирование избытка жидкости в мешочке с помощью иглы с последующими инъекциями лекарств в мешочек для уменьшения воспаления и ускорения заживления.
Лечение продолжающегося (хронического) бурсита направлено на то, чтобы научить вас не опираться на локти, защитить локти во время занятий спортом с помощью налокотников и использовать противовоспалительные препараты.Для лечения инфекции могут потребоваться антибиотики, а также может потребоваться хирургическое вмешательство для дренирования или удаления (иссечения) бурсы.
Кредиты
По состоянию на 16 ноября 2020 г.
Автор: Healthwise Staff
Медицинский обзор: Уильям Х.


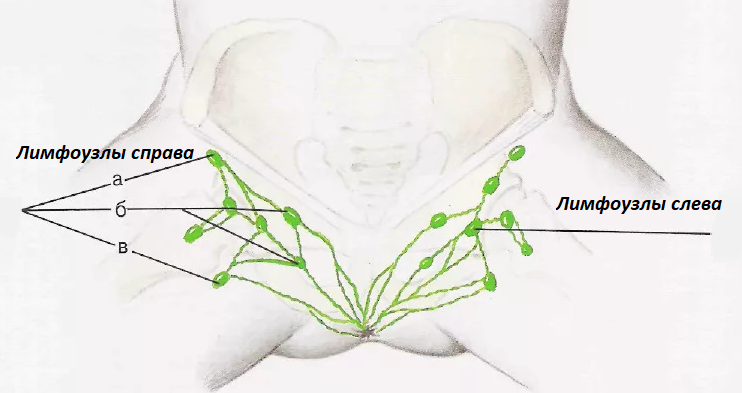
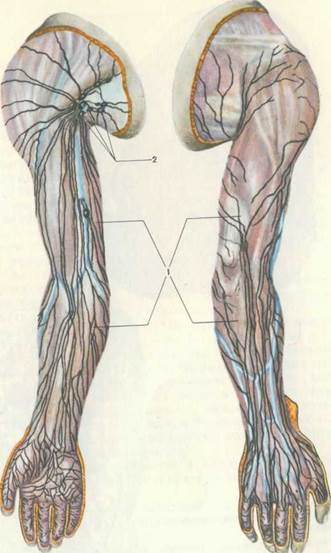 К таким заболеваниям относится туберкулез, токсоплазмоз, лейкемия.
К таким заболеваниям относится туберкулез, токсоплазмоз, лейкемия.