Внебольничная левосторонняя нижнедолевая пневмония. ХОБЛ в стадии обострения реферат 2010 по медицине
Министерство Здравоохранения Кыргызской Республики Кыргызско-Российский Славянский Университет История болезни: ФИО. 1975г.р. с клиническим диагнозом: Внебольничная левосторонняя нижнедолевая пневмония. ХОБЛ в стадии обострения Куратор: Головащенко Е.В. студентка 4 курса гр. ЛД-2-07 Руководитель: Саткыралиева З.Т. Бишкек 2011 ГИНЕКОЛОГИЧЕСКИЙ АНАМНЕЗ Менструации с 16 лет, регулярные 31 по 5-7 дней, умеренные, безболезненные. Беременностей-4, родов-4, абортов-0. ВРЕДНЫЕ ПРИВЫЧКИ Не курит. Алкоголь не употребляет. Наркотики не употребляет. АЛЛЕРГОЛОГИЧЕСКИЙ АНАМНЕЗ Аллергические реакции на лекарственные препараты и пищевые продукты не отмечает. На укусы пчел — отек Квинке, на пыль- сыпь, зуд кожи. ЭПИДЕМИОЛОГИЧЕСКИЙ АНАМНЕЗ Перенесла вирусный гепатит типа А. Венерические заболевания, малярию, тифы и туберкулез отрицает. За последние шесть месяцев кровь не переливалась, у стоматолога не лечилась, инъекции не производились, за пределы города не выезжала. Имела длительный контакт с больным ребенком с ОРВИ. Стул обычного цвета, регулярный-1 раз в день, оформленный, без примесей. СТРАХОВОЙ АНАМНЕЗ Последний больничный лист с 3 октября 1996 года. ПОЛОВОЙ АНАМНЕЗ Случайные половые связи, смену партнеров отрицает, выявление вирусного гепатита и венерических заболеваний у полового партнера отрицает. STATUS PRAESENS OBJECTIVUS ОБЩИЙ ОСМОТР Состояние удовлетворительное. Сознание ясное. Положение активное. Телосложение правильное, нормостенической конституции, умеренного питания. Внешний вид соответствует возрасту. Рост 163, вес 69, температура 37,8С. Кожные покровы бледные, обычной влажности. Кожа эластичная, тургор тканей сохранен. Подкожно-жировая клетчатка выражена удовлетворительно, толщина складки на уровне пупка 3 см, наибольшее отложение жира на бердах. Отеки отсутствуют. Волосяной покров равномерный, симметричный, соответствует полу. Ногти овальной формы, розового цвета, чистые. Слизистая глаз розовая, влажная, чистая. Склеры бледные. Слизистая щек, мягкого и твердого неба, задней стенки глотки и небных дужек розовая, влажная, чистая.
Имела длительный контакт с больным ребенком с ОРВИ. Стул обычного цвета, регулярный-1 раз в день, оформленный, без примесей. СТРАХОВОЙ АНАМНЕЗ Последний больничный лист с 3 октября 1996 года. ПОЛОВОЙ АНАМНЕЗ Случайные половые связи, смену партнеров отрицает, выявление вирусного гепатита и венерических заболеваний у полового партнера отрицает. STATUS PRAESENS OBJECTIVUS ОБЩИЙ ОСМОТР Состояние удовлетворительное. Сознание ясное. Положение активное. Телосложение правильное, нормостенической конституции, умеренного питания. Внешний вид соответствует возрасту. Рост 163, вес 69, температура 37,8С. Кожные покровы бледные, обычной влажности. Кожа эластичная, тургор тканей сохранен. Подкожно-жировая клетчатка выражена удовлетворительно, толщина складки на уровне пупка 3 см, наибольшее отложение жира на бердах. Отеки отсутствуют. Волосяной покров равномерный, симметричный, соответствует полу. Ногти овальной формы, розового цвета, чистые. Слизистая глаз розовая, влажная, чистая. Склеры бледные. Слизистая щек, мягкого и твердого неба, задней стенки глотки и небных дужек розовая, влажная, чистая. Миндалины не выходят за приделы небных дужек. Десны не изменены. Зубы санированы. Язык обычных размеров, влажный, обложен белым налетом, сосочки выражены. Пальпируются подчелюстные и подбородочные лимфоузлы округлой формы, небольших размеров, эластической консистенции, с подлежащими тканями не спаяны, безболезненные. Осанка правильная, походка без особенностей. Суставы обычной конфигурации, симметричные, движения в них в полном объеме, безболезненные. Мышцы развиты удовлетворительно, симметрично, тонус мышц сохранен. ДЫХАТЕЛЬНАЯ СИСТЕМА Осмотр Дыхание через нос, свободное, ритмичное, поверхностное. Тип дыхания- грудной. Частота дыхательных движений 22 в минуту. Форма грудной клетки правильная, цилиндрическая, симметричная, левая половина грудной клетки отстает от правой во время дыхания. Ключицы и лопатки симметричны. Ход ребер косой. Надключичные и подключичные ямки выражены хорошо. Межреберные промежутки не сглажены. Пальпация Грудная клетка эластичная, безболезненная. Голосовое дрожание проходит одинаково с обеих сторон.
Миндалины не выходят за приделы небных дужек. Десны не изменены. Зубы санированы. Язык обычных размеров, влажный, обложен белым налетом, сосочки выражены. Пальпируются подчелюстные и подбородочные лимфоузлы округлой формы, небольших размеров, эластической консистенции, с подлежащими тканями не спаяны, безболезненные. Осанка правильная, походка без особенностей. Суставы обычной конфигурации, симметричные, движения в них в полном объеме, безболезненные. Мышцы развиты удовлетворительно, симметрично, тонус мышц сохранен. ДЫХАТЕЛЬНАЯ СИСТЕМА Осмотр Дыхание через нос, свободное, ритмичное, поверхностное. Тип дыхания- грудной. Частота дыхательных движений 22 в минуту. Форма грудной клетки правильная, цилиндрическая, симметричная, левая половина грудной клетки отстает от правой во время дыхания. Ключицы и лопатки симметричны. Ход ребер косой. Надключичные и подключичные ямки выражены хорошо. Межреберные промежутки не сглажены. Пальпация Грудная клетка эластичная, безболезненная. Голосовое дрожание проходит одинаково с обеих сторон. Перкуссия Топографическая перкуссия. Нижние границы правого легкого: по l. parasternalis- верхний край 6-го ребра по l. medioclavicularis- нижний край 6-го ребра по l. axillaris anterior- 7 ребро по l. axillaris media- 8 ребро по l. axillaris posterior- 9 ребро Границы абсолютной сердечной тупости: Правая-по левому краю грудины Верхняя-на уровне 4-го ребра Левая-на 1 см кнутри от границы относительной сердечной тупости Сосудистый пучок не выходит за пределы грудины в 1-м и 2-м межреберьях Аускультация Тоны сердца ритмичные, ясные, звучные; соотношение тонов не изменено. Артериальное давление 120/70 мм рт. ст. ПИЩЕВАРИТЕЛЬНАЯ СИСТЕМА Осмотр Живот правильной формы, симметричный, не участвует в акте дыхания, пупок втянут. Пальпация Поверхностная: Живот мягкий, безболезненный. Глубокая: Сигмовидная кишка пальпируется в левой подвздошной области в виде эластического цилиндра, с ровной поверхностью шириной 1,5 см, подвижная, не урчащая, безболезненная. Слепая кишка пальпируется в типичном месте в виде цилиндра эластической консистенции, с ровной поверхностью, шириной 2 см, подвижная, не урчащая, безболезненная.
Перкуссия Топографическая перкуссия. Нижние границы правого легкого: по l. parasternalis- верхний край 6-го ребра по l. medioclavicularis- нижний край 6-го ребра по l. axillaris anterior- 7 ребро по l. axillaris media- 8 ребро по l. axillaris posterior- 9 ребро Границы абсолютной сердечной тупости: Правая-по левому краю грудины Верхняя-на уровне 4-го ребра Левая-на 1 см кнутри от границы относительной сердечной тупости Сосудистый пучок не выходит за пределы грудины в 1-м и 2-м межреберьях Аускультация Тоны сердца ритмичные, ясные, звучные; соотношение тонов не изменено. Артериальное давление 120/70 мм рт. ст. ПИЩЕВАРИТЕЛЬНАЯ СИСТЕМА Осмотр Живот правильной формы, симметричный, не участвует в акте дыхания, пупок втянут. Пальпация Поверхностная: Живот мягкий, безболезненный. Глубокая: Сигмовидная кишка пальпируется в левой подвздошной области в виде эластического цилиндра, с ровной поверхностью шириной 1,5 см, подвижная, не урчащая, безболезненная. Слепая кишка пальпируется в типичном месте в виде цилиндра эластической консистенции, с ровной поверхностью, шириной 2 см, подвижная, не урчащая, безболезненная. Поперечно-ободочная кишка не пальпируется. Желудок не пальпируется. Нижний край печени острый, ровный, эластичный, безболезненный, не выходит из-под края реберной дуги; поверхность печени гладкая. Желчный пузырь не пальпируется. Симптомы Мерфи, Ортнера, френикус- отрицательные. Селезенка не пальпируется. Перкуссия Размеры печени по Курлову: по правой среднеключичной линии 10 см, по передней срединной линии 9 см, по левой реберной дуге 7 см. Верхняя граница селезенки по левой средне-оксилярной линии на 9 ребре, нижняя на 11 ребре. МОЧЕВЫДЕЛИТЕЛЬНАЯ СИСТЕМА В области поясницы видимых изменений не обнаружено. Почки не пальпируются. Симптом поколачивания по 12 ребру — отрицательный. Мочевой пузырь безболезненный, не пальпируется. Наружные половые органы без видимых изменений. ЭНДОКРИННАЯ СИСТЕМА При осмотре изменений эндокринной системы не выявлено. При пальпации щитовидная железа не увеличена. НЕРВНО-ПСИХИЧЕСКАЯ СФЕРА Поведение адекватное, к контакту доступно, менингиальные симптомы отрицательные.
Поперечно-ободочная кишка не пальпируется. Желудок не пальпируется. Нижний край печени острый, ровный, эластичный, безболезненный, не выходит из-под края реберной дуги; поверхность печени гладкая. Желчный пузырь не пальпируется. Симптомы Мерфи, Ортнера, френикус- отрицательные. Селезенка не пальпируется. Перкуссия Размеры печени по Курлову: по правой среднеключичной линии 10 см, по передней срединной линии 9 см, по левой реберной дуге 7 см. Верхняя граница селезенки по левой средне-оксилярной линии на 9 ребре, нижняя на 11 ребре. МОЧЕВЫДЕЛИТЕЛЬНАЯ СИСТЕМА В области поясницы видимых изменений не обнаружено. Почки не пальпируются. Симптом поколачивания по 12 ребру — отрицательный. Мочевой пузырь безболезненный, не пальпируется. Наружные половые органы без видимых изменений. ЭНДОКРИННАЯ СИСТЕМА При осмотре изменений эндокринной системы не выявлено. При пальпации щитовидная железа не увеличена. НЕРВНО-ПСИХИЧЕСКАЯ СФЕРА Поведение адекватное, к контакту доступно, менингиальные симптомы отрицательные. Состояние черепно-мозговых нервов в норме. Состояние органов зрения в норме. Бульбарных расстройств не обнаружено. ПРЕДВАРИТЕЛЬНЫЙ ДИАГНОЗ И ЕГО ОБОСНОВАНИЕ (ПЕРВИЧНОЕ ПРЕДСТАВЛЕНИЕ О БОЛЬНОМ) Больная-женщина средних лет без особых конституциональных особенностей, вид соответствует возрасту и нормальному социальному положению. При поступлении ведущими симптомами у нее являются постоянный кашель с трудно отделяемой слизистой мокротой в небольшом количестве, одышку при физической нагрузке, повышение температуры тела до 38,5 С, общую слабость, потливость и снижение аппетита. Из анамнеза заболевания обращает на себя внимание длительное присутствие симптомов с середины ноября, после перенесенной ОРВИ. Длительно сохранялся кашель и повышенная температура. Примнимала аммоксициллин, бромгексин, аспирин, цефазолин без положительного эффекта. Температура тела вновь стала повышаться до 38,5С, усилился кашель с ржавой мокротой, усилилась одышка. Амбулаторно получала цефатоксим 1,0 в/в — 2 раза в сутки с 18.
Состояние черепно-мозговых нервов в норме. Состояние органов зрения в норме. Бульбарных расстройств не обнаружено. ПРЕДВАРИТЕЛЬНЫЙ ДИАГНОЗ И ЕГО ОБОСНОВАНИЕ (ПЕРВИЧНОЕ ПРЕДСТАВЛЕНИЕ О БОЛЬНОМ) Больная-женщина средних лет без особых конституциональных особенностей, вид соответствует возрасту и нормальному социальному положению. При поступлении ведущими симптомами у нее являются постоянный кашель с трудно отделяемой слизистой мокротой в небольшом количестве, одышку при физической нагрузке, повышение температуры тела до 38,5 С, общую слабость, потливость и снижение аппетита. Из анамнеза заболевания обращает на себя внимание длительное присутствие симптомов с середины ноября, после перенесенной ОРВИ. Длительно сохранялся кашель и повышенная температура. Примнимала аммоксициллин, бромгексин, аспирин, цефазолин без положительного эффекта. Температура тела вновь стала повышаться до 38,5С, усилился кашель с ржавой мокротой, усилилась одышка. Амбулаторно получала цефатоксим 1,0 в/в — 2 раза в сутки с 18.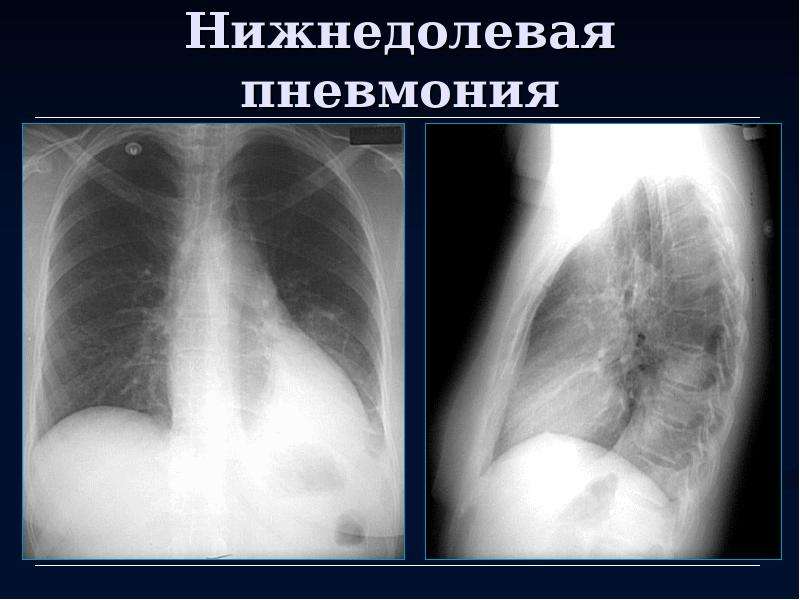 9/л палочкоядерные- 10% сегментоядерные- 53% Лимфоцитов- 30% Моноцитов- 3% CОЭ- 46 мм/ч Заключение по ОАК: лейкоцитоз с преобладанием в лейкоцитарной формуле палочкоядерных, увеличение СОЭ говорит о воспалительном процессе в организме Биохимический анализ крови. Общ. белок 76 г/л АСТ 1,0 ммоль/л АЛТ 0,7 ммоль/л Билирубин общ. 13 мкмоль/л Сахар 5,5 ммоль/л Мочевина 4,6 ммоль/л Анализ мочи. Цвет соломенно-желтый Белок 0,078 г/л Прозрачность Прозрачная Сахар 0 Реакция щелочная Уробилин (-) Уд. вес 1013 Желч. пигменты (-) Лейкоциты 1-3 в поле зрения Эритроциты 0-1 в поле зрения Эпителий плоский 0-1 в поле зрения Кристаллы: оксалатов небольшое количество Анализ мокроты. Вязкой консистенции, серого цвета Характер слизисто-гнойная Деление на слои 1:3 Плоский эпителий ед. в поле зрения Альвеолярные макрофаги ед. в поле зрения Лейкоциты сплошь Лейкоформула мокроты: Н 88%, М 2%, Л 10%. ВК не обнаружены, АК не обнаружены, Микрофлора кокки Результаты инструментальных исследований: Рентгеноскопия грудной клетки.
9/л палочкоядерные- 10% сегментоядерные- 53% Лимфоцитов- 30% Моноцитов- 3% CОЭ- 46 мм/ч Заключение по ОАК: лейкоцитоз с преобладанием в лейкоцитарной формуле палочкоядерных, увеличение СОЭ говорит о воспалительном процессе в организме Биохимический анализ крови. Общ. белок 76 г/л АСТ 1,0 ммоль/л АЛТ 0,7 ммоль/л Билирубин общ. 13 мкмоль/л Сахар 5,5 ммоль/л Мочевина 4,6 ммоль/л Анализ мочи. Цвет соломенно-желтый Белок 0,078 г/л Прозрачность Прозрачная Сахар 0 Реакция щелочная Уробилин (-) Уд. вес 1013 Желч. пигменты (-) Лейкоциты 1-3 в поле зрения Эритроциты 0-1 в поле зрения Эпителий плоский 0-1 в поле зрения Кристаллы: оксалатов небольшое количество Анализ мокроты. Вязкой консистенции, серого цвета Характер слизисто-гнойная Деление на слои 1:3 Плоский эпителий ед. в поле зрения Альвеолярные макрофаги ед. в поле зрения Лейкоциты сплошь Лейкоформула мокроты: Н 88%, М 2%, Л 10%. ВК не обнаружены, АК не обнаружены, Микрофлора кокки Результаты инструментальных исследований: Рентгеноскопия грудной клетки. Заключение: Синусы плевры свободные. В нижней доле левого легкого негомогенное затемнение за счет инфильтрации. Корни легких реактивно суженные. Усиление легочного рисунка. Сердце и аорта без особенностей. Диагноз: Левосторонняя нижнедолевая пневмония. Спирометрия: Показатели ЖЕЛ снижены умеренно. Показатели проходимости дыхательных путей снижены резко. После ингаляции сальбутамола прирост ОФВ 1 составил 9% от должного (260 мл). Бронходилатационная проба отрицательная. КЛИНИЧЕСКИЙ ДИАГНОЗ И ЕГО ОБОСНОВАНИЕ Анализируя весь симптомокомплекс у больной, то есть жалобы на момент поступления: на кашель с трудно отделяемой слизистой мокротой в небольшом количестве, одышку при физической нагрузке, повышение температуры тела до 38,5 С, общую слабость, потливость и снижение аппетита; данные из анамнеза заболевания: считает себя больной с середины ноября, после перенесенной ОРВИ. Длительно сохранялся кашель и повышенная температура. Применяла аммоксициллин, бромгексин, аспирин, цефазолин без положительного эффекта.
Заключение: Синусы плевры свободные. В нижней доле левого легкого негомогенное затемнение за счет инфильтрации. Корни легких реактивно суженные. Усиление легочного рисунка. Сердце и аорта без особенностей. Диагноз: Левосторонняя нижнедолевая пневмония. Спирометрия: Показатели ЖЕЛ снижены умеренно. Показатели проходимости дыхательных путей снижены резко. После ингаляции сальбутамола прирост ОФВ 1 составил 9% от должного (260 мл). Бронходилатационная проба отрицательная. КЛИНИЧЕСКИЙ ДИАГНОЗ И ЕГО ОБОСНОВАНИЕ Анализируя весь симптомокомплекс у больной, то есть жалобы на момент поступления: на кашель с трудно отделяемой слизистой мокротой в небольшом количестве, одышку при физической нагрузке, повышение температуры тела до 38,5 С, общую слабость, потливость и снижение аппетита; данные из анамнеза заболевания: считает себя больной с середины ноября, после перенесенной ОРВИ. Длительно сохранялся кашель и повышенная температура. Применяла аммоксициллин, бромгексин, аспирин, цефазолин без положительного эффекта. 9/л) с преобладанием в применение адекватных доз и оптимального ритма введения, обеспечивающих лечебную концентрацию препарата в очаге поражения. До получения результатов бактериологического исследования, а также в случаях невозможности идентифицировать возбудитель антибактериальные препараты назначают с учетом характера клинической картины и тяжести заболевания. При этом применяют бактерицидные антибиотики широкого спектра действия, обычно полусинтетические пенициллины и цефалоспорины. Например: 1) Аммоксициклин – клавуланат 1200 мг каждые 8 часов, в/в. Синтетический пенициллин. Обладает бактерицидным действием в отношении грамотрицательных и грамположительных микроорганизмов. Показания: инфекционные заболевания, вызванные микроорганизмами, чувствительными к этому препарату. Побочное действие: аллергические реакции. 2) Азитромицин – 1.0 г в\в, каждые 12 часов. Антибиотик широкого спектра действия. Антибиотик-азалид, представитель новой подгруппы макролидных антибиотиков. При создании в очаге воспаления больших концентраций оказывает бактерицидное действие.
9/л) с преобладанием в применение адекватных доз и оптимального ритма введения, обеспечивающих лечебную концентрацию препарата в очаге поражения. До получения результатов бактериологического исследования, а также в случаях невозможности идентифицировать возбудитель антибактериальные препараты назначают с учетом характера клинической картины и тяжести заболевания. При этом применяют бактерицидные антибиотики широкого спектра действия, обычно полусинтетические пенициллины и цефалоспорины. Например: 1) Аммоксициклин – клавуланат 1200 мг каждые 8 часов, в/в. Синтетический пенициллин. Обладает бактерицидным действием в отношении грамотрицательных и грамположительных микроорганизмов. Показания: инфекционные заболевания, вызванные микроорганизмами, чувствительными к этому препарату. Побочное действие: аллергические реакции. 2) Азитромицин – 1.0 г в\в, каждые 12 часов. Антибиотик широкого спектра действия. Антибиотик-азалид, представитель новой подгруппы макролидных антибиотиков. При создании в очаге воспаления больших концентраций оказывает бактерицидное действие. К Азитромицину чувствительны грамположительные кокки. Показания: инфекционные заболевания, вызванные микроорганизмами, чувствительными к этому препарату. Побочные действия: аллергические реакции, ототоксическое и нефротоксическое действие. 3)Дезинтоксикационная терапия. Назначают: — Обильное питье. — Гемодез. Группа плазмозамещающих растворов. Механизм действия: обусловлен способностью низкомолекулярного поливинил пирролидона связывать токсины, циркулирующие в крови, и быстро выводить их из организма. Показания: для дезинтоксикации организма при токсических формах острых легочных, желудочно-кишечных заболеваний, ожоговой болезни. Побочные действия: понижение артериального давления, тахикардия, затруднение дыхания. — Кальция глюконат. Назначаем как средство, уменьшающее проницаемость сосудов при эксудативных процессах (пневмония, выпотной плеврит) и как дезинтоксикационное средство. Побочные действия: тошнота, рвота, понос, замедление пульса. 4) Борьба с дыхательной недостаточностью. Препаратом выбора является теофиллин.
К Азитромицину чувствительны грамположительные кокки. Показания: инфекционные заболевания, вызванные микроорганизмами, чувствительными к этому препарату. Побочные действия: аллергические реакции, ототоксическое и нефротоксическое действие. 3)Дезинтоксикационная терапия. Назначают: — Обильное питье. — Гемодез. Группа плазмозамещающих растворов. Механизм действия: обусловлен способностью низкомолекулярного поливинил пирролидона связывать токсины, циркулирующие в крови, и быстро выводить их из организма. Показания: для дезинтоксикации организма при токсических формах острых легочных, желудочно-кишечных заболеваний, ожоговой болезни. Побочные действия: понижение артериального давления, тахикардия, затруднение дыхания. — Кальция глюконат. Назначаем как средство, уменьшающее проницаемость сосудов при эксудативных процессах (пневмония, выпотной плеврит) и как дезинтоксикационное средство. Побочные действия: тошнота, рвота, понос, замедление пульса. 4) Борьба с дыхательной недостаточностью. Препаратом выбора является теофиллин. Теофиллин. Спазмолитик. Механизм действия: расслабляет мышцы бронхов, понижает сопротивление кровеносных сосудов, понижает давление в системе легочной артерии, увеличивает почечный кровоток, оказывает диуретическое действие. Показания: гипертензия в малом круге кровообращения. Побочные явления: дерматит, лихорадочная реакция. Улучшение дренажной функции и бронхиальной проходимости достигается назначением отхаркивающих (йодид калия, мукалтин, бромгексин, термопсис), бронхолитических средств, ферментных препаратов (трипсина, химотрипсина, рибонуклеазы, камфоры). 5) Бромгексин. Муколитик. Механизм действия: муколитический эффект связан с деполимеризацией и разжижением мукопротеиновых и мукополисахаридных волокон, стимулирует образование сурфактанта. Показания: бронхиты, пневмонии, бронхиальная астма, туберкулез легких. Побочные действия: аллергические реакции, диспепсические расстройства. Для ускорения рассасывания воспалительного процесса, улучшения дренажной функции, уменьшение вязкости мокроты назначают физиотерапевтическое лечение: ингаляции щелочей, бронхолитиков, отхаркивающих, электрофорез хлорида кальция, аскорбиновой кислоты, цинка, йода, гепарина, лидазы, УВЧ-терапия, микроволновая терапия, иглоукалывание, массаж грудной клетки, ЛФК, ПУФ носовых ходов. ЛЕЧЕНИЕ У ДАННОЙ БОЛЬНОЙ Назначаем диету № 15 1. Цефотаксим – 1.0 х 2 раза в сутки. 2. Ровамицин – 3 млн ЕД по 1й таблетке х 2 раза в сутки. 3. Теофиллин – 300 мг по 1й капсуле х 2 раза в день. 4. Мукалтин – 2 таблетки х 3 раза в день, растворить в 50 мл воды. ПРОГНОЗ Прогноз для жизни благоприятный. Возможно полное выздоровление при адекватном лечении и проведении соответствующей реабилитации. Также возможно полное восстановление работоспособности. ПРОФИЛАКТИКА Профилактика только не специфическая — 1) проведение профилактических осмотров для выявления очагов хронической инфекции; 2) санация полости рта и зева; 3) оздоровление санитарных условий в учебных и рабочих помещениях, борьба с запыленностью воздуха; 4) своевременность и широкое проведение профилактических прививок; 5) борьба с курением и алкоголизмом; 6) закаливание организма; 7) широкая санитарно- просветительная работа среди населения.
Теофиллин. Спазмолитик. Механизм действия: расслабляет мышцы бронхов, понижает сопротивление кровеносных сосудов, понижает давление в системе легочной артерии, увеличивает почечный кровоток, оказывает диуретическое действие. Показания: гипертензия в малом круге кровообращения. Побочные явления: дерматит, лихорадочная реакция. Улучшение дренажной функции и бронхиальной проходимости достигается назначением отхаркивающих (йодид калия, мукалтин, бромгексин, термопсис), бронхолитических средств, ферментных препаратов (трипсина, химотрипсина, рибонуклеазы, камфоры). 5) Бромгексин. Муколитик. Механизм действия: муколитический эффект связан с деполимеризацией и разжижением мукопротеиновых и мукополисахаридных волокон, стимулирует образование сурфактанта. Показания: бронхиты, пневмонии, бронхиальная астма, туберкулез легких. Побочные действия: аллергические реакции, диспепсические расстройства. Для ускорения рассасывания воспалительного процесса, улучшения дренажной функции, уменьшение вязкости мокроты назначают физиотерапевтическое лечение: ингаляции щелочей, бронхолитиков, отхаркивающих, электрофорез хлорида кальция, аскорбиновой кислоты, цинка, йода, гепарина, лидазы, УВЧ-терапия, микроволновая терапия, иглоукалывание, массаж грудной клетки, ЛФК, ПУФ носовых ходов. ЛЕЧЕНИЕ У ДАННОЙ БОЛЬНОЙ Назначаем диету № 15 1. Цефотаксим – 1.0 х 2 раза в сутки. 2. Ровамицин – 3 млн ЕД по 1й таблетке х 2 раза в сутки. 3. Теофиллин – 300 мг по 1й капсуле х 2 раза в день. 4. Мукалтин – 2 таблетки х 3 раза в день, растворить в 50 мл воды. ПРОГНОЗ Прогноз для жизни благоприятный. Возможно полное выздоровление при адекватном лечении и проведении соответствующей реабилитации. Также возможно полное восстановление работоспособности. ПРОФИЛАКТИКА Профилактика только не специфическая — 1) проведение профилактических осмотров для выявления очагов хронической инфекции; 2) санация полости рта и зева; 3) оздоровление санитарных условий в учебных и рабочих помещениях, борьба с запыленностью воздуха; 4) своевременность и широкое проведение профилактических прививок; 5) борьба с курением и алкоголизмом; 6) закаливание организма; 7) широкая санитарно- просветительная работа среди населения.
Врачи больницы в Подольске выявили у пациента редкое заболевание
Волосатоклеточный лейкоз выявили врачи Подольской городской клинической больницы № 3 у 44-летнего пациента, сообщает пресс-служба Министерства здравоохранения Московской области.
«В скорую обратился мужчина с жалобами на повышение температуры до 40 градусов в течение пяти дней, слабость, отсутствие эффекта от приема жаропонижающих препаратов. Медики из бригады заподозрили пневмонию и приняли решение госпитализировать пациента», — говорится в сообщении.
При обследовании в стационаре была подтверждена внебольничная левосторонняя нижнедолевая пневмония, выявлено значительное увеличение селезенки и снижение уровня лейкоцитов в крови. Такие показатели потребовали дополнительного обследования. Совместно с гематологами было установлено основное заболевание — волосатоклеточный лейкоз, осложнением которого и стала пневмония.
В настоящее время курс лечения пневмонии завершен. Пациент продолжает лечение у гематолога.
При уточнении анамнеза у пациента врачи узнали, что ухудшение общего самочувствия мужчина отмечал в течение последнего года. Несмотря на длительное недомогание, к врачу не обращался. Последнее обращение было три года назад. Уже тогда наблюдалось снижение уровня лейкоцитов, в связи с чем врач просил пересдать анализ крови в динамике, но эту рекомендацию пациент не выполнил. Ухудшение самочувствия он связывал с отсутствием отпуска.
Основное заболевание помогла выявить пневмония. Прогноз по лечению основного заболевания в возрастной группе пациента обнадеживающий.
«Очень важно не пренебрегать рекомендациями врачей, а также обращаться за медицинской помощью вовремя. Выявление болезни на ранней стадии позволяет в кратчайшие сроки и с минимальными осложнениями вылечить основное заболевание. В случае развития пневмоний есть ситуации, когда госпитализация в стационар обязательна. Это возраст пациента старше 70 лет, учащенное дыхание, потеря сознания, а также такие отклонения, как лейкопения или высокий лейкоцитоз, а также ряд других показаний, о которых расскажет лечащий врач», — прокомментировал главный врач Подольской городской клинической больницы № 3 Марина Черногорова.
Внедрение телемедицины в Подмосковье: инновационное оборудование и онлайн-осмотры>>
переболевший коронавирусной инфекцией москвич рассказал, как лежал на ИВЛ — РТ на русском
35-летний москвич Денис Пономарёв почти два месяца лечился в разных больницах от коронавирусной инфекции и двух разновидностей пневмонии. Некоторое время он был подключён к аппарату искусственной вентиляции лёгких. Мужчина рассказал RT, как проходило лечение и восстановление и каково это — чувствовать, что за тебя дышит машина.
— Когда вы заболели?
— Сейчас мой диагноз звучит как «внебольничная двусторонняя полисегментарная пневмония». Я частично выздоровел, но течение болезни продолжается, как и процесс лечения.
Заболел я 5 марта. Почувствовал недомогание, немного поднялась температура, начался кашель, в целом ощутил упадок сил. Обратился в частную клинику, с которой у моего работодателя есть контракт. Меня направили делать анализы, а также рентгенограмму, которая показала правостороннюю пневмонию. На следующем приёме мне вызвали скорую и отвезли на госпитализацию.
— Как проходило лечение?
— Я побывал в разных стационарах: в клинике «Семейный доктор» на Бауманской, в 52-й больнице, в ГКБ №1. За всё время, наверное, раз шесть сделал КТ. Медикаментов был целый арсенал: у меня одновременно и вирусная, и бактериальная пневмония, и это всё осложняется COVID-19. Много антибиотиков широкого спектра, давали иммуноглобулин, препарат «Калетра», лихорадку подавляли с помощью парацетамола. В общем, с каждым аспектом моего довольно тяжёлого случая боролся свой препарат.
— Вы были на ИВЛ. Расскажите, в какой момент врачи приняли такое решение?
— На ИВЛ я попал в третьем по счёту стационаре. Там я оказался спустя всего два дня после выхода из предыдущей больницы — началась лихорадка. Её лечили несколько дней, после чего меня перевезли в реанимацию. И вот тогда выяснилось, что моих лёгких не хватает на то, чтобы эффективно продолжить лечение. «Матовое стекло», потемнение и другие негативные процессы.
- © Фото из личного архива Дениса Пономарёва
Объём лёгких и оксигенацию последовательно попытались поддержать кислородной маской, потом специальной закрытой маской, но безуспешно. Грубо говоря, мне требовалось выторговать немного времени со стабильным объёмом лёгких, чтобы подействовало самое мощное лекарство из доступных — моноклональные антитела. Сам я с этой задачей не справлялся, к сожалению, поэтому мне предложили перейти на искусственную вентиляцию лёгких.
Меня ознакомили с последствиями ИВЛ и отказа от процедуры. Если бы я отказался, у врачей не было бы никаких гарантий моего выздоровления, зато почти наверняка моё состояние резко бы ухудшилось. Вместе с тем долго находиться на ИВЛ нельзя — может возникнуть баротравма или повреждение трахеи. Поэтому мне нужно будет не только полагаться на аппарат, но и действовать самому.
Я согласился. Предупредил родных и коллег, что от меня некоторое время вообще не будет никаких вестей, что предстоит непростой период. Меня погрузили в медицинский сон, и я проснулся уже на ИВЛ.
— Как вы себя ощущали? Как общались с врачами?
— Это было довольно необычное ощущение. Я как будто находился под водой. Изо рта торчала куча трубок. Самое странное — дыхание не зависит от того, что делал я, я чувствовал, что за меня дышит машина. Но её наличие меня и обнадёживало — значит, есть шанс на помощь.
С врачами я общался жестами или писал сообщения от руки. Это было, конечно, ужасно неудобно, учитывая, что я потерял очень много сил. Даже одно предложение составить было трудно. Но я освоился, врачи стали меня понимать. Постепенно я приспособился ко всему: и к трубкам, и к машине, и к тому, что мне постоянно приходится переворачиваться и лежать на животе большую часть времени.
У меня была определённая задача — к следующей процедуре КТ помочь аппарату поправить мои лёгкие. И были определённые нехитрые средства: лежание на животе, дыхательная гимнастика.
Очень поддерживали врачи, постоянно меня подбадривали. Некоторые даже называли меня коллегой, такое обращение и привязалось. Однажды завотделением меня так назвал, наверное, перепутал с настоящим врачом, урологом, который лежал на соседней койке. Кстати, уролога раньше меня сняли с ИВЛ, надеюсь, у него сейчас всё нормально.
Хочу поблагодарить всех врачей и моих коллег, которые наладили диалог между больницей и моими близкими. Я был отрезан от внешнего мира, только несколько раз удалось написать жене. И информация обо мне поступала скудная, из-за чего родные, конечно, сильно переживали. Но в то же время то, что они беспокоились за меня, лично меня как-то успокаивало. Значит, помнят и заботятся обо мне.
- © Фото из личного архива Дениса Пономарёва
— Что вы первым делом сделали после отключения от ИВЛ?
— Когда я находился на ИВЛ, то периодически представлял себя героем песни Black Sabbath Iron Man. Этот персонаж из-за путешествий во времени превратился в железного истукана, он не мог ни с кем общаться и не мог предупредить о предстоящем несчастье, которое он пережил в будущем.
Когда меня сняли с ИВЛ, я, прокашлявшись и отплевавшись, процитировал оттуда строчку: Vengeance from the grave. Но так как никто этого не понял, то я просто попросил завтрак. Все обрадовались, потому что появление аппетита — хороший знак.
— Опишите свои ощущения после отключения. Как вы восстанавливались?
— Сразу после отключения у меня было несколько секунд на то, чтобы поймать своё дыхание, «нащупать» его рядом с машинным. Мне показалось, что прошла целая вечность. Когда я начал дышать сам, то почувствовал необыкновенный прилив сил и радость от того, что я выкарабкался. С того момента я понял, что умею радоваться мелочам: возможности самостоятельно дышать, есть, вставать с кровати, передвигаться.
После реанимации я около недели провёл в обычной палате. Восстановление мне давалось довольно трудно. Но по миллиметру я эти трудности преодолевал. Начал приподниматься на кровати, подтягиваться на перекладине над койкой, вставать, садиться на специальный стул, ходить — сначала с одышкой и тахикардией, а потом всё проще. Делал дыхательную гимнастику, лёгкую зарядку. Так постепенно я начал отвоёвывать для себя нормальную жизнь и продолжаю это делать до сих пор.
— Как вы сейчас себя чувствуете? Когда вас выписали?
— Выписали 6 мая. Сейчас всё по-прежнему непросто. У меня часто бывает упадок сил, возникает одышка, хотя я могу сделать самые простые вещи, например помыть посуду или принять ванну.
Но для меня всё равно большое счастье, что я могу всё делать сам: дышать, ухаживать за собой, одеваться, передвигаться. Я наконец-то могу обнять и успокоить жену — ей этот период дался нелегко.
— Какие дальнейшие рекомендации по лечению дома дали вам врачи?
— Рекомендаций по препаратам как таковых мне не дали. Сказали, что у меня все показатели здорового человека. Я, получается, победил и пневмонию, и коронавирусную инфекцию. Осталось только прийти в себя в плане дыхания. Продолжить занятия с постепенным увеличением нагрузок, лежать на животе, делать дыхательную гимнастику, но не нагружать себя слишком сильно и не забывать про отдых.
- © Фото из личного архива Дениса Пономарёва
— Вам есть что сказать людям, которые прогуливаются по улице?
— Да, есть. Предыдущие месяцы оказали на нашу психику гнетущее воздействие. Понятно, что находиться в четырёх стенах, когда каждый выпуск новостей начинается с роста числа заболевших, сложно. Хочется ощутить свободу. Я сам лечился два месяца, мне тоже хотелось бы поскорее почувствовать вкус нормальной жизни, ходить куда хочу.
Но вместе с правом на свободу передвижения у нас есть и ответственность перед своими родными, которых мы, к сожалению, тоже можем заразить.
Например, я после нахождения в стационаре заразил свою жену — к счастью, у неё нет симптомов, кроме потери обоняния, и она, скорее всего, уже поправилась, мы ждём результатов анализов.
Но случаи могут быть гораздо серьёзнее. Мы подвергаем опасности семью и усиливаем нагрузку на систему здравоохранения.
Врачи говорят, что мы находимся в состоянии войны с коронавирусом. А война — это жертвы. Но я бы не хотел, чтобы кто-то из нас стал жертвой войны, чтобы люди лежали в коридорах, потому что в палатах нет мест. Я никому не пожелаю испытать то же, что и я, находясь на искусственном дыхании. В том, что со мной произошло, не было ничего весёлого. Я понимаю, что выбор есть у каждого и вряд ли мои слова радикально изменят мнение большинства. Но если мой пример поможет спасти хотя бы несколько жизней, я буду этому рад.
«Это очень хитрый вирус»: руководитель инфоцентра по борьбе с COVID-19 рассказал о заражении
Один из руководителей информационного центра по борьбе с коронавирусом Владимир Табак сообщил о том, что заразился сам и уже успел переболеть. Об этом он написал на своей странице в Facebook. Табак отметил, что до заражения «вел себя безответственно».
«Три дня назад я наконец выписался из больницы. Я пролежал там 15 дней — подтвержденный COVID-19 и двухсторонняя полисегментарная пневмония», — написал Табак. Он подчеркнул, что ему «повезло», так как он получил положительный результат теста на работе и приехал в больницу еще без симптомов. «Уже в больнице у меня пропала обоняние, поднялась температура, а на КТ [компьютерной томографии] за два дня появилась двухсторонняя пневмония», — отметил он.
Табак подчеркнул, что для него лечение «не было тяжелым». В то же время он подчеркнул, что препараты от малярии и ВИЧ, которые используются при лечении вируса, вызывают множество побочных эффектов — «депрессию, тошноту и много других радостей, про которые писать не хочется». «Когда я говорю про нетяжелое течение — это 6 дней с температурой», — также отметил он.
Реклама на Forbes
Российский бизнесмен и отец гонщика «Формулы-2» Михаил Шварцман умер от коронавируса
Описывая свое поведение до заражения, Табак рассказал, что «совершенно не соблюдал» предосторожности. «Я смеялся над теми, кто приходил в масках, лихо брался за ручки дверей, нажимал кнопки лифтов, здоровался за руки, обнимал старых знакомых», — перечислил он. Чиновник признал, что «вел себя безответственно, хотя был погружен очень глубоко в саму тему». «Это очень хитрый и злой вирус, способный за несколько дней уничтожить организм», — подчеркнул он.
Государственный центр по информированию граждан о ситуации с коронавирусом был создан на базе некоммерческой организации «Диалог», возглавляемой бывшим заместителем управления общественных проектов администрации президента Алексеем Гореславским. Табак пояснял «Медузе», что работает заместителем директора «Диалога», а в инфоцентре отвечает «за работу с информационными рисками, фейками, производством контента». Среди прочего, Табак известен как продюсер подготовленного в качестве подарка Владимиру Путину (на тот момент премьер-министру) календаря, для которого студентки журфака МГУ позировали в нижнем белье.
Кого убивает коронавирус: данные статистики
4 фотоПневмония. 10 простых правил профилактики опасного заболевания
Внебольничная пневмония является достаточно распространенным заболеванием в России.
Фото: proinfekcii.ru
Основные рекомендации по профилактике пневмонии читателям «КН» дает главный внештатный пульмонолог министерства здравоохранения Краснодарского края Виктор Брисин
Внебольничной пневмонией (воспалением легких) называют инфекционное заболевание, при котором в воспалительный процесс вовлекаются легкие.
Виктор Брисин
Внебольничная пневмония является достаточно распространенным заболеванием в нашей стране. Обычно она развиваются в период подъема заболеваемости ОРВИ и гриппом, но может регистрироваться в любое время года, даже летом.Источником инфекции является больной человек с признаками инфекции дыхательных путей, а также люди с бессимптомным течением инфекции, без клинических симптомов заболевания.
Основной путь передачи – воздушно-капельный (при чихании, кашле, разговоре, дыхании).
В типичных случаях острая пневмония проявляется следующими симптомами: повышение температуры тела, озноб, кашель, который сначала может быть сухим, а потом стать влажным с отделением мокроты, одышка – ощущение затруднения при дыхании, боли в грудной клетке.
Также больного могут беспокоить общие симптомы, особенно при тяжелых случаях: резкая слабость, отсутствие аппетита.
Правила чистого дыхания
-
Соблюдайте гигиену рук. Мойте руки водой с мылом как можно чаще, особенно после кашля или чихания. Также эффективными являются средства для обработки рук на основе спирта.
-
Ведите здоровый образ жизни: занимайтесь физкультурой и спортом, часто прогуливайтесь на свежем воздухе.
-
Не курите и избегайте помещений, в которых курят: пассивное курение пагубно сказывается на функции бронхов и иммунитете.
-
Необходимо здоровое полноценное питание с достаточным содержанием белков, микроэлементов и витаминов. Ежедневно в рационе должны быть свежие овощи, фрукты, мясо, рыба, молоко и молочные продукты.
-
До наступления холодов и подъема заболеваемости респираторными инфекциями следует сделать прививку против гриппа, поскольку пневмония часто является осложнением гриппа. Несмотря на то, что привитые люди тоже могут болеть пневмонией, заболевание у них протекает легче, чем у не привитых.
-
В холодное время года надо одеваться по погоде, избегать переохлаждений, а в летнее – сквозняков.
-
Следует соблюдать режимы проветривания и влажной уборки в помещениях.
-
В период подъема заболеваемости гриппом рекомендуется избегать контакта с больными людьми, использовать маску для защиты органов дыхания, воздержаться от посещения мест с большим скоплением людей.
-
Если заболели вы или ваш ребенок, надо не вести ребенка в сад или школу, а обратиться к врачу.
-
При тяжелом состоянии необходимо вызвать врача на дом и ни в коем случае не заниматься самолечением.
Внебольничные пневмонии у детей в эпоху пандемии СОVID-19. Что изменилось?
Журнал «Медицинский совет» №1/2021
DOI: 10.21518/2079-701X-2021-1-214-219
О.В. Зайцева1,2, С.В. Зайцева1,3, Э.Э. Локшина1
Д.В. Хаспеков2, Н.В. Ткаченко2, Н.А. Шолохова1,2
Е.В. Куликова1, Х.Ю. Симановская1, А.Ю. Томилова3
А.Т. Баркинхоев2, Т.Ю. Беляева2
1 Московский государственный медико-стоматологический университет им. А.И. Евдокимова; 127473, Россия, Москва, ул. Делегатская, д. 20, стр. 1
2 Детская городская клиническая больница святого Владимира; 107014, Россия, Москва, ул. Рубцовско-Дворцовая, д. 1/3
3 Федеральный научно-клинический центр детей и подростков Федерального медико-биологического агентства; 115409, Россия, Москва, ул. Москворечье, д. 20
В период пандемии COVID-19 остро встал вопрос о диагностике и рациональной терапии внебольничной пневмонии у детей. Это обусловлено сложностями верификации диагноза внебольничной пневмонии в амбулаторном звене, особенностями интерпретации поражений органов дыхания. В статье представлены клинические случаи внебольничной пневмонии у детей, госпитализированных в пульмонологическое отделение педиатрического стационара.
Клинический случай 1. Ребенок 5 лет, анамнез болезни: заболела остро, 28.11.20 г. появилась боль в горле и лихорадка до 39,0 oС. Получала Кагоцел, Мирамистин, Нурофен. ПЦР на COVID-19 от 08.12.20 г. – положительный, от 18.12.2020 г., 22.12.2020 г., 20.01.2021 г. – отрицательный. Иммуноферментный анализ (ИФА) 23.12.20 г.: IgM – 4,47, IgG – 255,25.
УЗИ легких и плевральной полости: эхопризнаки резко выраженного интерстициального синдрома, массивного фибриноторакса с обеих сторон, косвенные признаки бронхоплевральных свищей; рентгенография легких: двусторонняя полисегментарная пневмония, двусторонний гидроторакс, двусторонний фибриноторакс, без выраженной динамики; КТ с в/в контрастированием: КТ-картина гидроторакса слева, гидропневмоторакса справа, плеврита с обеих сторон, компрессионный ателектаз сегментов нижних долей обоих легких. Без выраженной динамики. Лечение. Плевральные пункции, торакоцентез; антибактериальная терапия, антимикотики, инфузионная терапия, иммунотерапия, частичное парентеральное питание. На фоне проведенной терапии получена положительная динамика. Также приведены клинические примеры: ребенок 8 лет с подозрением на новую коронавирусную инфекцию и ребенок 5 лет с двусторонней полисегментарной пневмонией.
Для цитирования: Зайцева О.В., Зайцева С.В., Локшина Э.Э., Хаспеков Д.В., Ткаченко Н.В., Шолохова Н.А., Куликова Е.В., Симановская Х.Ю., Томилова А.Ю., Баркинхоев А.Т., Беляева Т.Ю. Внебольничные пневмонии у детей в эпоху пандемии СОVID-19. Что изменилось? Медицинский совет. 2021;(1):214–219. doi: 10.21518/2079-701X-2021-1-214-219.
Конфликт интересов: авторы заявляют об отсутствии конфликта интересов.
Community-acquired pneumonia in children in the era of the COVID-19 pandemic. What has changed?
Olga V. Zaytseva1,2, Svetlana V. Zaytseva1,3, Evelina E. Lokshina1
Dmitriy V. Khaspekov2, Nadezhda V. Tkachenko2, Natalya A. Sholokhova1,2
Elena V. Kulikova1, Khilda Yu. Simonovskaya1, Anna Yu. Tomilova3
Adam T. Barkinkhoev2, Tatyana Yu. Belyaeva2
1 Yevdokimov Moscow State University of Medicine and Dentistry; 20, Bldg. 1, Delegatskaya St., Moscow, 127473, Russia
2 Children’s State Hospital of St. Vladimir; 1/3, Rubtsovsko-Dvortsovaya St., Moscow, 107014, Russia
3 Federal Scientific and Clinical Center for Children and Adolescents of the Federal Medical and Biological Agency; 20, Moskvorechye St., Moscow, 115409, Russia
During COVID-19 pandemic the issue of diagnosis and rational therapy of community-acquired pneumonia in children became acute. This is caused by difficulties in verification of the diagnosis of community-acquired pneumonia in the outpatient department, peculiarities of interpretation of the respiratory system lesions. The article presents clinical cases of communityacquired pneumonia in children admitted to the pulmonology department of a pediatric hospital.
Clinical case 1. 5-year-old child, medical history: acutely fell ill, on 28.11.20, had a sore throat and fever up to 39.0 oC. Received Kagocel, Miramistin, Nurofen. PCR for COVID-19 on 08.12.20 was positive, on 18.12.2020, 22.12.2020, 20.01.2021 negative. Immunoassay (ELISA) on 12.23.20: IgM 4.47, IgG 255.25.
Lung and pleural cavity ultrasound: echo signs of sharply pronounced interstitial syndrome, massive fibrinothorax on both sides, indirect signs of bronchopleural fistulas; lung radiography: bilateral polysegmental pneumonia, bilateral hydrothorax, bilateral fibrinothorax, with no marked progression; CT scan with IV contrast: CT picture of hydrothorax on the left, hydropneumothorax on the right, pleurisy on both sides, compression atelectasis of lower lobe segments of both lungs. With no marked progression. Treatment. Thoracentesis; antibiotic therapy, antimycotics, infusion therapy, immunotherapy, partial parenteral nutrition. Against the background of the therapy, positive dynamics was obtained. Clinical examples are also given: an 8-year-old child with suspected new coronavirus infection and a 5-year-old child with bilateral polysegmental pneumonia.
For citation: Zaytseva O.V., Zaytseva S.V., Lokshina E.E., Khaspekov D.V., Tkachenko N.V., Sholokhova N.A., Kulikova E.V., Simonovskaya Kh. Yu., Tomilova A.Yu., Barkinkhoev A.T., Belyaeva T.Yu. Community-acquired pneumonia in children in the era of the COVID-19 pandemic. What has changed? Meditsinskiy sovet = Medical Council. 2021;(1):214–219. doi: 10.21518/2079-701X-2021-1-214-219.
Conflict of interest: the authors declare no conflict of interest.
ВВЕДЕНИЕ
Внебольничные пневмонии (ВП) у детей по-прежнему остаются актуальной проблемой. В период пандемии бактериальные возбудители сохраняют свои лидирующие позиции в этиологии ВП у детей. В то же время особенно важно помнить о существовании вирусных поражений легких в период пандемии COVID-19. Многочисленные международные и отечественные публикации свидетельствуют о специфических изменениях в легких у пациентов при инфекции, вызванной SARS-CoV-2 [1, 2]. Пульмонологи отмечают, что термин «пневмония» совершенно не отражает клинико-рентгенологические и морфологические признаки патологического процесса, наблюдающегося при вирусном поражении легких вирусом SARS-CoV-2. Рекомендуется говорить о вирусном поражение легких – пневмоните или интерстициопатии, что существенно меняет терапевтические подходы ведения пациентов и ограничивает необходимость применения у них антибактериальных препаратов [3].
В педиатрической практике достоверно известно, что SARS-CoV-2 у детей младшего возраста протекает в виде легкого течения респираторного заболевания [4–6]. Только небольшая часть педиатрических пациентов с инфекцией SARS-CoV-2 требует интенсивной терапии, а смертность у детей значительно ниже, чем у взрослых [7, 8].
Принимая во внимание сложности диагностического поиска у пациентов с ВП, представляем вашему вниманию несколько клинических примеров диагностики и выбора этиотропной терапии у ребенка в период пандемии новой коронавирусной инфекции.
КЛИНИЧЕСКИЙ СЛУЧАЙ 1Эвелина К., 5 лет. Анамнез жизни: девочка от 4-й беременности, физиологических 3-х родов, к груди приложена сразу, раннее развитие без особенностей, вакцинирована по календарю. Хронических заболеваний нет. Семейный анамнез не отягощен. Болеет респираторными инфекциями 3–4 раза в год, посещает детсад с 3-летнего возраста.
Анамнез болезни: заболела остро, 28.11.20 г. появилась боль в горле и лихорадка до 39,0 oС. Получала Кагоцел, Мирамистин, Нурофен.
Лихорадка сохранялась 8 дней. 06.12.20 г. появилась одышка. Осмотрена педиатром. Госпитализирована 06.12.20 г. в районную больницу, переведена в ДГКБ г. Тулы 7.12.20 г., где находилась с диагнозом «Интерстициальная пневмония, двусторонний плеврит». Получала антибактериальную терапию, проведен двусторонний торакоцентез. ПЦР на COVID-19 от 08.12.20 г. – положительный, от 18.12.20 г., 22.12.20 г., 20.01.21 г. – отрицательный; ИФА 23.12.20 г. – IgM – 4,47, IgG – 255,25.
Переведена в ДГКБ св. Владимира г. Москвы 22.12.20 г. с диагнозом «Двусторонняя деструктивная пневмония, острая дыхательная недостаточность. Двусторонний пиопневмоторакс. Пиоторакс с фистулой. Состояние после торакоцентеза. Острая респираторная недостаточность».
При поступлении состояние тяжелое. Сознание ясное. Кожные покровы чистые, бледные. Дефицит массы более 20%. Дыхание самостоятельное, ЧДД 36/мин, аускультативно жесткое, ослабленное в нижнелатеральных отделах с обеих сторон, хрипов нет. FIO2 21%, SPO2 95%. Гемодинамика стабильная. PS 134/мин, АД 115/67. Живот мягкий, безболезненный. Мочеиспускание в норме.
УЗИ легких и плевральной полости 22.12.20 г.
Эхопризнаки резко выраженного интерстициального синдрома, массивного фибриноторакса с обеих сторон, косвенные признаки бронхоплевральных свищей.
Рентгенография легких
22–25–27.12.20 г. – двусторонняя полисегментарная пневмония. Двусторонний гидроторакс. Двусторонний фибриноторакс. Без выраженной динамики.
20.01.21 г. – двусторонняя полисегментарная пневмония. Положительная динамика.
КТ с в/в контрастированием
28.12.20 г. – КТ-картина гидроторакса слева, гидропневмоторакса справа, плеврита с обеих сторон. Компрессионный ателектаз сегментов нижних долей обоих легких. Без выраженной динамики (рис. 1а, б).
Рисунок 1. Клинический случай 1. Эвелина К., 5 лет
а) МСКТ с контрастным усилением от 28.12.20 г.; коронарный и аксиальный сканы. Визуализируется гидроторакс слева и гидропневмоторакс справа, плеврит, множественные участки интерстициальных изменений по типу «матового стекла» в обоих легких;
б) МСКТ через 16 дней; коронарный и аксиальный сканы.
Трахеобронхоскопия 28.12.20 г., 14.01.21 г. – двусторонний гнойный эндобронхит.
Лабораторные показатели: нейтрофильный лейкоцитоз со сдвигом влево, ускоренное СОЭ, значительно повышены провоспалительные цитокины, СРБ, прокальцитонин. Иммуноглобулины сыворотки крови соответствуют возрастной норме. Диаскин-тест отрицательный.
Лечение. Плевральные пункции, торакоцентез 27.12.20 г., 28.12.20 г.
Антибактериальная терапия: ванкомицин, цефоперазон + сульбактам, левофлоксацин в/в, цефепим. Антимикотики: микафунгин, флуконазол. Инфузионная терапия.
Иммунотерапия. Частичное парентеральное питание.
На фоне проведенной терапии получена положительная динамика.
Ребенок выписан домой в удовлетворительном состоянии под наблюдение педиатра по месту жительства.
Заключение. Данный клинический случай демонстрирует крайне неблагоприятное течение внебольничной пневмонии у соматически здорового ребенка, что, наиболее вероятно, связано с течением инфекции COVID-19, отсутствием своевременной противовирусной терапии (необходимо отметить, что Кагоцел, который лихорадящий ребенок получал 8 дней, не является противовирусным препаратом), поздней госпитализацией ребенка.
КЛИНИЧЕСКИЙ СЛУЧАЙ 2Константин М., 8 лет, мать ребенка обратилась к педиатру с жалобами на высокую лихорадку в течение 3 сут., кашель.
Из анамнеза жизни известно, что мальчик от молодых здоровых родителей. Наследственность не отягощена. Ребенок от первой физиологической беременности, срочных самостоятельных родов. Вес при рождении 3 540 г, рост 51 см. На грудном вскармливании находился до 1 года. Раннее развитие соответствовало возрасту. Привит по графику. Диаскин-тест отрицателен. Перенесенные заболевания – частые острые респираторные заболевания, ветряная оспа в возрасте 3 лет.
Эпидемиологический анамнез: мальчик организованный – посещает школу. Неделю назад вернулись из отпуска – отдыхал с родителями в Танзании, где перенес острый назофарингит. На период заболевания получал самостоятельно назначенный препарат цефуроксима аксетил в течение 4 сут. По возвращении проведено исследование ПЦР на SARS-CoV-2. Результат отрицателен.
Анамнез заболевания: настоящее заболевание в течение 3 сут. Ребенок заболел остро с повышением температуры тела до 38,5 oС, в первые сутки появился сухой кашель. В семье у родственников на момент осмотра симптомов заболевания не выявлено.
При осмотре – состояние средней тяжести. Температура 37,8 oС. Правильного телосложения, удовлетворительного питания. Вес 25 кг, рост 124 см. Кожные покровы бледные, чистые, влажные. Слизистые чистые, небные миндалины 2–3-й степени, чистые. Умеренная гиперемия дужек. Периферические лимфоузлы 2-й степени, единичные, безболезненные. ЧСС – 94 в минуту. Область сердца не изменена. Границы относительной сердечной тупости в пределах возрастной нормы. Перкуссия не проводилась. При аускультации жесткое дыхание проводится симметрично во все отделы легких, хрипов нет. ЧД – 24 в минуту. Сатурация кислорода 97%. Живот мягкий, доступен во всех отделах, безболезненный. Симптом поколачивания по поясничной области отрицателен с обеих сторон. Мочеиспускание свободное. Стул оформленный.
С учетом эпидемиологического анамнеза клинических симптомов и данных осмотра врач заподозрил у ребенка новую коронавирусную инфекцию. Рекомендовано повторить ПЦР на SARS-CoV-2, в терапии назначены жаропонижающие препараты (парацетамол), обильное питье.
На фоне терапии появилась слабость, потливость и на 5-е сут. от начала заболевания стойкая лихорадка до 39 oС, которая плохо снижалась на фоне жаропонижающей терапии.
При повторном осмотре изменений со стороны легких педиатр выявил снижение сатурации кислорода до 93% и локальные симптомы со стороны легких – ослабление перкуторного звука и мелкопузырчатые влажные хрипы в нижних отделах слева. С учетом длительности клинической картины (кашель, лихорадка 7 сут.), лабораторных данных (лейкоцитоз, гранулоцитоз, ускоренное СОЭ) снижение сатурации кислорода по данным пульсоксиметрии – SatО2 составило 93%.
При обследовании было выявлено – в клиническом анализе крови на 7-е сут. от начала заболевания: гемоглобин – 118 г/л, эритроциты 4,13–1012/л, лейкоциты 18,9–109/л, лимфоциты 24%, нейтрофилы 72%, моноциты 4%, СОЭ 44 мм/ч. ПЦР на SARS-CoV-2 отрицательный.
По данным рентгенограммы грудной клетки, выполненной на 8-е сут. от начала заболевания, выявлены инфильтративные изменения в области нижней доли слева (рис. 2). С учетом клинико-лабораторных и инструментальных данных ребенку был установлен диагноз внебольничной нижнедолевой левосторонней пневмонии, ДН 1-й степени.
Рисунок 2. Клинический случай 2. Константин М., 9 лет. Рентгенограмма органов грудной клетки пациента до терапии
В соответствии с установленным диагнозом была рекомендована антибактериальная терапия. С учетом установленных факторов риска наличия антибиотикорезистентных патогенов (частые острые респираторные заболевания в анамнезе, путешествие в другую климатическую зону, получал антибактериальную терапию в предшествующие 2 нед.) стартовым препаратом антибактериальной терапии решено выбрать ингибиторозащищенные аминопенициллины: амоксиклав в стандартной дозе (45–60 мг/кг/сут) – Амоксиклав® 400 мг + 31,25 мг/5 мл, суспензия 7,5 мл, 2 раза в сутки.
На фоне терапии на 3-и сут. у ребенка снизилась температура до субфебрильных цифр, улучшилось самочувствие. Антибактериальная терапия была продолжена до 7 сут. На фоне терапии получена положительная клинико-лабораторная и рентгенологическая динамика (рис. 3). Необходимо отметить, что изменения на рентгенограмме легких отстают от клинико-лабораторной динамики и не являются показанием для продолжения антибактериальной терапии. Ребенку рекомендован реабилитационный курс – массаж грудной клетки, дыхательная гимнастика.
Рисунок 3. Клинический случай 2. Константин М., 9 лет. Рентгенограмма органов грудной клетки пациента после антибактериальной терапии
Заключение. Данный клинический пример демонстрирует сложности диагностики внебольничной пневмонии в период пандемии новой коронавирусной инфекции. Первоначальный диагноз с подозрением на коронавирусную инфекцию не подтвердился. Своевременный диагноз внебольничной пневмонии бактериальной этиологии, назначение адекватного антибактериального препарата (амоксициллин + клавулановая кислота с учетом наличия резистентной флоры у ребенка, недавно вернувшегося из длительного путешествия) обеспечили неосложненное течение заболевания.
КЛИНИЧЕСКИЙ СЛУЧАЙ 3Василиса, 5 лет. Анамнез жизни: родилась в срок, здоровой. Раннее развитие без особенностей. Вакцинирована по календарю. Наблюдается эндокринологом с диагнозом «Экзогенно-конституциональное ожирение 1–2-й степени».
Болеет респираторными инфекциями редко, посещает детсад с 3 лет. Со слов мамы, антибиотики никогда не получала. В октябре 2020 г. – семейный контакт по COVID-19. По словам матери, клинических проявлений респираторного заболевания не было.
Обследование на коронавирус: ПЦР от 04.11.20 г. отрицательный. Анамнез болезни: 20.11.20 г. появились жалобы на кашель.
С 21.11.20 г. высоко лихорадит, температура 38,5–39 oС.
22.11.20 г. осмотрена педиатром, выставлен диагноз «ОРВИ, бронхит».
24.11.20 г. появилось нарастание симптомов одышки, кашля.
25.11.20 г. госпитализирована в ДГКБ св. Владимира.
Обследование на SARS-CoV-2: 25.11.20 г. ПЦР отрицательный, ИФА — IgM отрицательный, IgG – 187,56.
При поступлении состояние тяжелое, что обусловлено наличием дыхательной недостаточности 2-й степени, инфекционного токсикоза. Сознание ясное. Переведена на дотацию кислорода (лицевая маска, сатурация 99%, без дотации 92%).
Катаральных явлений нет, кожа, слизистые чистые. В легких аускультативно дыхание справа ослаблено, диффузные сухие и крепитирующие хрипы, ЧДД 30/мин, ЧСС 132/мин, АД 100/66. Гемодинамика стабильная. Живот мягкий, б/б. Физиологические отправления в норме.
Лабораторные показатели: нейтрофильный лейкоцитоз со сдвигом влево, СОЭ 35, СРБ 165, Д-димер 2465, фибриноген 7,76. Диаскин-тест отрицательный.
Рентгенография легких
25.11.20 г. Двусторонняя полисегментарная пневмония, деструктивная пневмония справа. Рентгенологическая картина может соответствовать объемному образованию правой половины грудной полости (средостения?).
27.11.20 г. Течение двусторонней полисегментарной пневмонии с некоторой положительной динамикой.
02.12.20 г. Течение двусторонней пневмонии с некоторой положительной динамикой.
КТ органов грудной полости
25.11.20 г. КТ-картина двусторонней полисегментарной пневмонии.
09.12.20 г. КТ-картина деструктивной пневмонии справа. Слева инфильтративные изменения не определяются (рис. 4а, б).
Рисунок 4. Клинический случай 3. Василиса, 5 лет
а) МСКТ 28.12.20 г.; коронарный и аксиальный сканы. Визуализируется тотальное снижение пневматизации верхней и средней долей правого легкого без уменьшения объема легкого; множественные участки интерстициальных изменений по типу «матового стекла» в обоих легких;
б) МСКТ через 14 дней; коронарный и аксиальный сканы.
Лечение. Антибактериальная терапия: ванкомицин, ампициллин-сульбактам, цефоперазон + сульбактам, имипенем + циластатин. Инфузионная терапия. Иммунотерапия. Физиотерапия.
На фоне терапии получена положительная клиниколабораторная динамика. Ребенок был выписан из стационара 11.12.20 г. в удовлетворительном состоянии под наблюдение участкового педиатра.
Заключение. Данный клинический пример демонстрирует тяжелое течение внебольничной пневмонии у ребенка, ранее перенесшего бессимптомную форму инфекции COVID-19. Можно предположить, что последствия коронавирусной инфекции оказали влияние на иммунную систему соматически здорового ребенка и явились предрасполагающим фактором для развития тяжелой внебольничной пневмонии. Впрочем, данное предположение необходимо подтвердить другими клиническими наблюдениями. В этом случае дети, перенесшие инфекцию COVID19, в т.ч. и бессимптомную, могут стать группой риска развития бактериальных осложнения при последующих ОРВИ.
ЗАКЛЮЧЕНИЕТаким образом, данные клинические случаи демонстрируют, что в эпоху пандемии взгляды на внебольничную пневмонию претерпели некоторые изменения: несмотря на то что представления об этиологических факторах остаются прежними, возрастает роль резистентных к антибактериальной терапии возбудителей [9]. В определенной мере этому послужило бесконтрольное назначение антибиотиков пациентам с COVID-19 [10]. Важно помнить, что наличие симптомов «матового стекла» при КТ-исследовании не служит показанием к назначению антибиотиков, в то время как клинико-лабораторные признаки бактериальной инфекции являются более значимыми критериями для решения вопроса о применении антимикробной терапии.
Пациенты, заболевшие инфекцией COVID-19, должны как можно раньше получить терапию противовирусными препаратами прямого действия, что может существенно улучшить прогноз заболевания.
Дети, перенесшие инфекцию COVID-19, в т.ч. и бессимптомно, в течение нескольких последующих месяцев могут иметь более высокий риск развития бактериальных осложнений при последующих ОРЗ, что необходимо учитывать в схемах терапии и реабилитации.
Список литературы / References
- Александрович А.С., Алексеева Е.И., Бакрадзе М.Д., Баранов А.А., Батышева Т.Т., Вашакмадзе Н.Д. и др. Особенности клинических проявлений и лечения заболевания, вызванного новой коронавирусной инфекцией (COVID-19) у детей. Версия 2 (03.07.2020). Режим доступа: https://static-0.minzdrav.gov.ru/. / Aleksandrovich A.S., Alekseeva E.I., Bakradze M.D., Baranov A.A., Batysheva T.T., Vashakmadze N.D. et al. Peculiarities of clinical manifestations and treatment of the disease caused by a new coronavirus infection (COVID-19) in children. Version 2 (03.07.2020). (In Russ.) Available at: https://static-0.minzdrav.gov.ru/.
- Синицын В.Е., Тюрин И.Е., Митьков В.В. Временные согласительные методические рекомендации Российского общества рентгенологов и радиологов (РОРР) и Российской ассоциации специалистов ультразвуковой диагностики в медицине (РАСУДМ) «Методы лучевой диагностики пневмонии при новой коронавирусной инфекции COVID-19» (версия 2). Вестник рентгенологии и радиологии. 2020;101(2):72–89. doi: 10.20862/0042-4676-2020-101-2-72-89. / Sinitsyn V.E., Tyurin I.E., Mitkov V.V. Consensus Guidelines of Russian Society of Radiology (RSR) and Russian Association of Specialists in Ultrasound Diagnostics in Medicine (RASUDM) “Role of Imaging (X-ray, CT and US) in Diagnosis of COVID-19 Pneumonia” (version 2). Vestnik rentgenologii i radiologii = Journal of Radiology and Nuclear Medicine. 2020;101(2):72–89. (In Russ.) doi: 10.20862/0042-4676-2020-101-2-72-89.
- Зайцев А.А. COVID-19: дискуссионные аспекты ведения пациентов. Терапия. 2020;(5):20–24. doi: 10.18565/therapy.2020.5.20-24. / Zaitzev A.A. COVID-19: controversial aspects of patients’ curation. Therapiya = Therapy. 2020;(5):20–24. doi: 10.18565/therapy.2020.5.20-24.
- Ludvigsson J.F. Systematic review of COVID-19 in children show milder cases and a better prognosis than adults. Acta Paediatr. 2020;109(6):1088–1095. doi: 10.1111/apa.15270.
- Lu X., Zhang L., Du H., Zhang J., Li Y.Y., Qu J. et al. SARS-CoV-2 infection in children. N Engl J Med. 2020;382:1663–1665. doi: 10.1056/NEJMc2005073.
- Parri N., Lenge M., Buonsenso D. Children with Covid-19 in pediatric emergency departments in Italy. N Engl J Med. 2020;383(2):187–190. doi: 10.1056/NEJMc2007617.
- Shekerdemian L.S., Mahmood N.R., Wolfe K.K., Riggs B.J., Ross C.E., McKiernan C.A. et al. Characteristics and outcomes of children with coronavirus disease 2019 (COVID-19) infection admitted to US and Canadian pediatric intensive care units. JAMA Pediatr. 2020;174(9):868–873. doi: 10.1001/jamapediatrics.2020.1948.
- Pathak E.B., Salemi J.L., Sobers N., Menard J., Hambleton I.R. COVID-19 in children in the United States: intensive care admissions, estimated total infected, and projected numbers of severe pediatric cases in 2020. J Public Health Manag Pract. 2020;26(4):325–333. doi: 10.1097/PHH.0000000000001190.
- Белевский А.С., Журавлева М.В., Каменева ТР., Безлепко Е.А., Родионов Б.А, Митрохин С.Д. и др. Алгоритм назначения антибактериальной терапии при SARS-CoV-2-ассоциированном повреждении легких у пациентов с COVID-19. М.; 2020. 13 с. / Belevskiy A.S., Zhuravleva M.V., Kameneva TR., Bezlepko E.A., Rodionov B.A, Mitrokhin S.D. et al. Algorithm for prescribing antibiotic therapy for SARS-CoV-2-induced lung injury in patients with COVID-19. Мoscow; 2020. 13 с. (In Russ.).
- Малеев В.В., Зайцев В.В., Яковлев С.В., Козлов Р.С., Сидоренко С.В., Белевский А.С. и др. О применении антибактериальной терапии у пациентов с новой коронавирусной инфекцией COVID-19. Совместное обращение к врачебному сообществу России. Режим доступа: https://omnidoctor.ru/. / Maleev V.V., Zaytsev V.V., Yakovlev S.V., Kozlov R.S., Sidorenko S.V., Belevskiy A.S. et al. On the use of antibiotic therapy in patients with the new COVID-19 coronavirus infection. Joint appeal to the Russian medical community. (In Russ.) Available at: https://omnidoctor.ru/.
Антибиотики при внебольничной пневмонии у подростков и взрослых в амбулаторных условиях
Вопрос обзора
Этот обзор рассмотрел влияние антибиотиков на подростков и взрослых, больных пневмонией, приобретенной и леченной в обществе (в отличие от пневмонии, приобретенной в больнице и / или пневмонии, леченной в больнице). Доказательства актуальны по март 2014 года.
Актуальность
Инфекции нижних дыхательных путей являются третьей ведущей причиной смерти во всем мире и первой основной причиной смертности в странах с низким уровнем дохода. Пневмония, или инфекция легких, является распространённым заболеванием, представляющим собой существенное бремя болезни для общества. Пневмония является особенно опасной для жизни детей в возрасте до пяти лет, для пожилых людей и людей с другими заболеваниями, которые могут влиять на их иммунную систему (например, диабет или ВИЧ/СПИД, или для получателей органов при их трансплантации). Антибиотики являются наиболее распространенным методом лечения пневмонии, и они могут отличаться по эффективности и побочным эффектам.
Характеристика исследований
Мы выявили 11 клинических испытаний (с 3352 участниками в возрасте старше 12 лет с диагнозом внебольничная пневмония), полностью опубликованных в рецензируемых журналах, рассматривавших лечение пневмонии у подростков и взрослых в амбулаторных условиях. Обновление включило пять новых испытаний, включенных с момента нашего последнего обзора, опубликованного в 2009. Ни одно из испытаний не оценивало антибиотики в сравнении с плацебо; все испытания, оценивали один или несколько антибиотиков. У всех участников была диагностирована пневмония на основе клинического диагноза, поставленного врачом, и рентгена грудной клетки.
Источники финансирования исследования
Все включенные клинические испытания были проведены хорошо; 9 из 11 клинических испытаний были финансированы био-фармацевтическими компаниями, производящими антибиотики, используемыми в исследованиях, или их авторы были тесно связаны с этими компаниями.
Основные результаты
Девять из включенных клинических испытаний сравнили разные антибиотики и, следовательно, мы не могли объединить результаты отдельных клинических испытаний для того, чтобы представить наш общий вывод. Были некоторые заметные неблагоприятные события в семи исследованиях: 1) эритромицин продемонстрировал существенные желудочно-кишечные побочные эффекты по сравнению с кларитромицином в двух исследованиях; 2) немоноксацин продемонстрировал больше желудочно-кишечных (тошнота, диарея) неблагоприятных событий и со стороны нервной системы (головокружение, головная боль), по сравнению с левофлоксацином; 3) цетромицин продемонстрировал больше побочных эффектов, особенно, искажение вкусовых ощущений, чем кларитромицин; 4) гастрит и диарея были более распространены в группе высоких доз амоксициллина (1 г три раза в день) по сравнению с другими тремя группами антибиотиков (кларитромицин, азитромицин и левофлоксацин).
Вывод
К сожалению, не было достаточного числа клинических испытаний для сравнения эффектов различных антибиотиков при пневмонии, приобретенной и леченной в обществе (домашней пневмонии).
Внебольничная пневмония — легочные заболевания
Диагностика этиологии может быть сложной задачей. Тщательный анамнез воздействия, путешествий, домашних животных, хобби и других воздействий необходим, чтобы вызвать подозрение в отношении менее распространенных организмов.
Идентификация возбудителя может быть полезна для направления терапии и проверки чувствительности бактерий к антибиотикам. Однако из-за ограничений текущих диагностических тестов и успеха эмпирического лечения антибиотиками эксперты рекомендуют ограничить попытки микробиологической идентификации (например, посевы, тестирование на специфический антиген), если пациенты не находятся в группе высокого риска или имеют осложнения (например, тяжелая пневмония, иммунодефицит). , аспления, отсутствие ответа на эмпирическую терапию).В целом, чем легче пневмония, тем меньше требуется таких диагностических исследований. Пациенты в критическом состоянии нуждаются в наиболее интенсивном обследовании, как и пациенты, у которых подозревается наличие антибиотикоустойчивого или необычного микроорганизма (например, Mycobacterium tuberculosis , P. jirovecii ) и пациентов, состояние которых ухудшается или которые не реагируют на лечение. в течение 72 часов.
Рентген грудной клетки По результатам обычно нельзя отличить один тип инфекции от другого, хотя следующие данные наводят на мысль:
Многодолевые инфильтраты предполагают S.pneumoniae или Legionella pneumophila .
Интерстициальная пневмония (на рентгенограмме грудной клетки проявляется в виде увеличенных интерстициальных отметин и субплевральных ретикулярных помутнений, которые увеличиваются от верхушки к основанию легких) предполагает вирусную или микоплазменную этиологию.
Кавитирующая пневмония предполагает наличие S. aureus или грибковую или микобактериальную этиологию.
Посев крови , который часто получают у пациентов, госпитализированных с пневмонией, может идентифицировать возбудителей бактериальных заболеваний, если присутствует бактериемия.Около 12% всех пациентов, госпитализированных с пневмонией, имеют бактериемию; На S. pneumoniae приходится две трети этих случаев.
Анализ мокроты может включать окрашивание по Граму и посев для идентификации патогена, но ценность этих тестов является неопределенной, поскольку образцы часто загрязнены ротовой флорой и общий диагностический результат невысок. Тем не менее, идентификация бактериального патогена в посеве мокроты позволяет провести тестирование на чувствительность. Получение образцов мокроты также позволяет проводить тестирование на вирусные патогены с помощью прямого флуоресцентного тестирования антител или полимеразной цепной реакции (ПЦР), но при интерпретации следует проявлять осторожность, поскольку 15% здоровых взрослых являются носителями респираторного вируса или потенциального бактериального патогена.У пациентов, состояние которых ухудшается, и у тех, кто не реагирует на антибиотики широкого спектра действия, следует анализировать мокроту с помощью микобактериальных и грибковых пятен и культур.
Образцы мокроты могут быть получены неинвазивным способом путем простого отхаркивания или распыления гипертоническим солевым раствором (индуцированная мокрота) у пациентов, не способных выделять мокроту. В качестве альтернативы пациенты могут пройти бронхоскопию или эндотрахеальную аспирацию, которые легко могут быть выполнены через эндотрахеальную трубку у пациентов с механической вентиляцией легких.В противном случае бронхоскопический забор обычно проводят только у пациентов с другими факторами риска (например, с ослабленным иммунитетом, неудачей эмпирической терапии).
Анализ мочи на антиген Legionella и пневмококковый антиген теперь широко доступны. Эти тесты являются простыми и быстрыми и имеют более высокую чувствительность и специфичность, чем окрашивание мокроты по Граму и посев мокроты на эти патогены. Пациенты с риском пневмонии Legionella (например, тяжелое заболевание, неэффективность амбулаторного лечения антибиотиками, наличие плеврального выпота, активное злоупотребление алкоголем, недавние поездки) должны пройти тестирование на антиген Legionella в моче, который остается в моче еще долгое время после начала лечения. , но тест обнаруживает только л.pneumophila серогруппы 1 (70% случаев).
Тест на пневмококковый антиген рекомендуется для пациентов с тяжелыми заболеваниями; прошли безуспешное амбулаторное лечение антибиотиками; или у кого есть плевральный выпот, активное злоупотребление алкоголем, тяжелое заболевание печени или аспления. Этот тест особенно полезен, если адекватные образцы мокроты или посевы крови не были получены до начала антибактериальной терапии. Положительный тест можно использовать для подбора антибиотикотерапии, хотя он не определяет чувствительность к противомикробным препаратам.
Внебольничная пневмония: оценка и лечение
Clin Med (Лондон). 2012 июн; 12 (3): 283–286.
, ST4 респираторная медицина, NW Thames Rotation и врач-консультант, Отдел защиты принимающей страны, Королевский госпиталь Бромптон, Лондон; почетный старший преподаватель, Имперский колледж ЛондонаКэролайн М. Паттерсон
Северо-западное вращение Темзы
Майкл Р. Лёбингер
Подразделение защиты принимающей стороны, Королевский госпиталь Бромптон, Лондон; почетный старший преподаватель Имперского колледжа Лондона
Кэролайн М. Паттерсон, Северо-Западная Темза Вращение;
Адрес для корреспонденции: д-р Кэролайн Паттерсон, факультет медицины и терапии, Имперский колледж Лондона, кампус Челси и Вестминстер, 369 Fulham Road, London SW10 9NH.Электронная почта: ku.gro.srotcod@nosrettapmcКлючевые слова: антибиотик, пакет услуг, внебольничная пневмония, оценка степени тяжести, вакцинация
Copyright © 2012 Royal College of Physitors Эта статья цитировалась в других статьях в PMC.Ключевые моменты
Около трети пациентов с внебольничной пневмонией (ВП) нуждаются в госпитализации
Балл CURB-65 следует использовать для оценки тяжести заболевания и руководства по ведению
Первоначальное ведение с эмпирическими антибиотиками с дополнительным кислородом или без него
Соблюдение рекомендаций CAP и пакетов лечения может улучшить исходы для пациентов
Вакцинация показана пациентам в возрасте старше 65 лет, с хроническим заболеванием или иммунодефицитом
Определения
Пневмония — это острое заболевание, характеризующееся симптомами и признаками инфекции нижних дыхательных путей, с новым рентгенографическим затемнением, которому нет альтернативного объяснения.Внебольничная пневмония (ВП) — это пневмония, приобретенная вне больницы или учреждения длительного лечения. Напротив, госпитальная пневмония — это пневмония, развивающаяся через 48 часов после госпитализации.
Эпидемиология
Заболеваемость ВП в Соединенном Королевстве составляет 5–11 на 1000 взрослого населения и увеличивается с возрастом. ВП составляет всего 5–12% инфекций нижних дыхательных путей, леченных врачами общей практики. У пациентов, находящихся в общине, низкая смертность (<1%). Частота госпитализаций по поводу ВП увеличивается, при этом госпитализация показана у 22–42% взрослых с ВП и связана со смертностью 5–14%.Около 5% пациентов, госпитализированных по поводу ВП, нуждаются в лечении в отделении интенсивной терапии, и смертность этих пациентов с тяжелым заболеванием составляет 35%. 2
Патогенез
Вдыхание переносимых по воздуху патогенов играет центральную роль в развитии ВП у иммунокомпетентных взрослых. Реже встречаются аспирация ротоглоточной / желудочной флоры, гематогенное распространение инфекции и инвазия из инфицированных соседних структур. Заражение происходит при попадании патогенов в нижние дыхательные пути.
Дефектная легочная защита увеличивает вероятность инвазии. Мукоцилиарный транспорт подавляется возрастом, курением, обезвоживанием, опиатами, вирусной инфекцией и хроническим бронхитом. Анатомические изменения, такие как эмфизема, бронхоэктазы и обструктивные опухоли, также препятствуют выведению патогенов. Местные воспалительные инфильтраты способствуют протеолизу и повреждению эпителия бронхов. Если клеточный и гуморальный иммунные ответы хозяина уменьшаются, риск пневмонии также увеличивается.
Таким образом, развитие пневмонии, а также ее тяжесть — это баланс между возбудителем (вирулентность, размер инокулята) и факторами хозяина.
Microbiology
Этиологический агент, ответственный за ВП, устанавливается менее чем в одной трети случаев. Тем не менее, данные свидетельствуют о том, что ВП чаще всего вызывается бактериальной инфекцией. Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis составляют не менее 50% случаев ВП, из них S.pneumoniae — наиболее часто определяемый возбудитель. 2 Mycoplasma pneumoniae, Chlamydophilia pneumoniae, Chlamydophilia psittaci, Coxiella burnetii и Legionella pneumophilia являются причиной до 15% случаев и могут быть копатогенами в других случаях. 3
Относительная частота конкретных патогенов варьируется между группами населения. 2 У пожилых пациентов S. pneumoniae остается наиболее частым возбудителем с M.pneumoniae и L. pneumophilia реже. Считается, что у пациентов с хронической обструктивной болезнью легких чаще встречаются H. influenzae и M. catarrhalis . Пациенты-алкоголики подвергаются повышенному риску бактериемии S. pneumoniae , грамотрицательных бактерий (особенно Klebsiella ), Legionella и смешанных инфекций).
Вирусы, грибы и паразиты также способствуют развитию ВП. На вирусные патогены приходится до 30% случаев, из которых наиболее распространены грипп A и риновирус. 4 Вирусная инфекция может предшествовать бактериальной инфекции.
Распространенность полимикробной ВП неизвестна.
Presentation
Типичными клиническими признаками ВП являются кашель, одышка, лихорадка выше 38 ° C, озноб, озноб и плевритная боль в груди. Этиологический агент не может быть надежно предсказан на основании анамнеза и обследования, 5 , но некоторые клинические признаки предполагают наличие конкретных патогенов:
Острое начало, высокая температура и плевритная боль в груди характерны для S.пневмония .
Legionella чаще ассоциируется с мультисистемной патологией с желудочно-кишечными симптомами, неврологическими нарушениями (например, энцефалопатией) или биохимическими нарушениями (например, повышенная креатинкиназа, аномальные функциональные тесты печени). 6,7
Инфекция C. pneumoniae связана с продромом в несколько дней и головной болью. 8
Инфекция, вызванная C. burnetii , вызывает высокую температуру и сухой кашель. 9
Staphylococcus aureus пневмония часто возникает после вирусной инфекции.
Чисто вирусная этиология пневмонии чаще встречается у детей, но обычно проявляются медленное начало ринита и хрипов. 10
Диагноз
У всех пациентов с подозрением на ВП должны быть собраны полный анамнез и обследование.
В обществе уместен прагматический подход к диагностике, и такие исследования, как рентгенография грудной клетки, могут не потребоваться, если пациент не болеет, диагноз неясен, прогресс не соответствует ожидаемому или пневмония повторяется.
Пациентам, которые настолько нездоровы, что им требуется госпитализация (), требуется рентгенография грудной клетки. ВП можно предположить по наличию уплотнения, воздушных бронхограмм, кавитации или парапневмонического выпота (). Следует выполнять обычные анализы крови, включая общий анализ крови, почечные и печеночные индексы и маркеры воспаления. Оксигенацию следует оценивать с помощью пульсоксиметрии, а также газов артериальной крови, если сатурация ниже 94% или есть признаки тяжелой пневмонии. 2
Оценка серьезности по шкале CURB-65.AMT = сокращенный результат интеллектуального тестирования. Рисунок основан на рекомендациях BTS. 21
Рентгенологические особенности внебольничной пневмонии и ее дифференциальный диагноз. ВП и сопутствующие осложнения: а) консолидация правой верхней доли; б) правый парапневмонический выпот с основным коллапсом и линейным ателектазом; в) многодолевое уплотнение с воздушными бронхограммами и локализованным выпотом (эмпиемой). Патологии, маскирующиеся под ВП: г) односторонний отек легких; д) разрыв пищевода с пневмомедиастинумом, левосторонним выпотом и легочными инфильтратами; е) тромбоэмболия легочной артерии с правыми базальными инфильтратами.
При ВБП от низкой до средней степени тяжести микробиологические исследования должны проводиться в соответствии с клиническими показаниями. Пациентам с тяжелой формой ВП требуется полный спектр микробиологических исследований, 2 , включая посев крови (). Урожайность культур максимальна до начала приема антибиотиков. Парный серологический анализ с взятием постинфекционных образцов через 7–10 дней после поступления может обеспечить ретроспективное подтверждение микробиологической этиологии.
Обследование и лечение в зависимости от степени тяжести внебольничной пневмонии.ПЦР-5 полимеразная цепная реакция. Рисунок основан на рекомендациях BTS. 2
Оценка степени тяжести
Степень тяжести заболевания при ВП используется в качестве индикатора прогноза и для руководства лечением. Доступно множество различных оценок степени тяжести. В настоящее время Британское торакальное общество (BTS) рекомендует оценку CURB-65 в сочетании с клинической оценкой (). 2 CURB-65 стратифицирует пациентов на основе наличия спутанности сознания, мочевины выше 7 ммоль / л, частоты дыхания более 30 / мин, артериального давления (АД) ниже 60/90 мм рт.ст. и возраста старше 65 лет.Смертность через 30 дней увеличивается с увеличением количества критериев.
Пациенты с баллом 0–1 (низкая степень тяжести) имеют смертность ниже 3%, и их можно лечить по месту жительства. Пациенты с оценкой 2 (средняя степень тяжести) имеют смертность 9% и требуют тщательного наблюдения, возможно, с короткой госпитализацией. Пациенты с оценкой 3 и более (высокая степень тяжести) имеют смертность от 15 до 40% и требуют срочной госпитализации, возможно, с высокой степенью зависимости.
Менеджмент
Имеется ряд международных руководств по ведению ВП, но их масштабы затрудняют их выполнение, и есть свидетельства заметных различий в клинической практике. 11,12
Пакетный подход
Пакеты услуг служат памяткой для основных клинических вмешательств. Цель состоит в том, чтобы завершить весь пакет как одно мероприятие, а не предпринимать отдельные компоненты. Соответствие пакетам способствует улучшению результатов лечения пациентов и эффективному использованию ресурсов. 13 Пакеты обслуживания CAP обычно основаны на руководстве BTS 2 и включают:
оценка уровня кислорода и соответствующее лечение
оценка степени тяжести на основе CURB-65, с лечением в зависимости от степени тяжести
дозирование антибиотиков в течение четырех часов после презентации
информационные листки для пациентов.
Общая поддерживающая терапия
Всем пациентам с ВП следует рекомендовать отдых и избегать курения. Следует поддерживать гидратацию и адекватное питание с соответствующим использованием дополнительного кислорода для поддержания сатурации 94–98% и PaO 2 > 8 кПа для тех, кто не подвержен риску гиперкапнической дыхательной недостаточности. Рекомендуется ранняя мобилизация и профилактика венозной тромбоэмболии.
Противомикробная терапия
Начальная антимикробная терапия часто является эмпирической, основанной на распространенности патогенов и местных профилях устойчивости к антибиотикам.Руководство BTS 2 обеспечивает основу для большинства местных политик в отношении антибиотиков (кратко изложено в).
Рекомендуемая эмпирическая антибактериальная терапия в зависимости от степени тяжести внебольничной пневмонии. Рисунок основан на рекомендациях BTS. 2
Антибиотики следует начинать незамедлительно (в идеале в течение 4 часов) и продолжать в течение семи и 7–10 дней при ВП от низкой до средней степени тяжести и высокой степени тяжести соответственно. Пациентов, получающих парентеральные антибиотики, следует переводить на пероральные препараты, как только наступает клиническое улучшение.
При наличии результатов посева следует использовать антибиотики, направленные на патогенные микроорганизмы, а не эмпирические антибиотики. При выделении или подозрении на наличие S. aureus или грамотрицательных бактерий может потребоваться длительный курс антибиотиков (до 21 дня).
Ответ на лечение
Большинство пациентов с ВП отвечают на лечение в течение 2–3 дней. Следует отметить, что рентгенологические доказательства разрешения отстают от клинического разрешения. 14,15
Проблема у пациентов, которые не реагируют на начальную противомикробную терапию, может заключаться в резистентном или неожиданном патогене, неадекватной дозировке или абсорбции лекарства или неправильном диагнозе.Такие пациенты должны быть тщательно обследованы с повторным скринингом инфекции и рассмотрены альтернативные диагнозы. Диагнозы, которые могут маскироваться под ВП или возникать одновременно, включают:
Выписка из больницы не должна рассматриваться, если у пациента есть одно из следующего: температура выше 37,8 ° C, частота сердечных сокращений более 100 ударов в минуту, частота дыхания более 24 ударов в минуту, систолическое АД ниже 90 мм рт.ст., сатурация ниже 90% в воздухе, нарушение когнитивных функций. или не может переносить пероральный прием.
Осложнения внебольничной пневмонии
Местные осложнения ВП включают парапневмонический выпот и эмпиему, которым страдают 36–66% и менее 1% госпитализированных пациентов, соответственно (). 16,17 Показана плевральная аспирация с последующим введением межреберного дренажа, если обнаружены организмы или гной или pH жидкости ниже 7,2.
Абсцесс легкого — редкое осложнение. В большинстве случаев абсцессы поддаются лечению антибиотиками, но могут потребоваться длительные курсы, а также хирургическое дренирование.
Тяжелая пневмония может осложняться сепсисом и острым респираторным дистресс-синдромом.
Метастатическая инфекция (эндокардит, септический артрит, абсцесс селезенки) возникает редко, с бактериемией.
Последующее наблюдение
Пациенты должны быть осмотрены через шесть недель после выздоровления от ВП. Рентгенограмма грудной клетки показана только при сохранении симптомов или при клиническом подозрении на злокачественное новообразование.
Профилактика
Вакцинация против S. pneumoniae широко доступна. Похоже, что это не снижает частоту ВП или частоту госпитализаций 18 , но снижает тяжесть заболевания. 19 Министерство здравоохранения рекомендует вакцинацию всем пациентам в возрасте старше 65 лет и тем, кто подвержен риску инвазивного пневмококкового заболевания (хроническое заболевание, иммунодефицит или иммунодепрессия). 20 Пациентам, отвечающим этим критериям и поступающим в больницу с ВП, следует предложить вакцинацию при выздоровлении.
Конфликт интересов
Не заявлено.
Информация для авторов
Кэролайн М. Паттерсон, NW Thames Rotation.
Майкл Р. Лёбингер, подразделение защиты принимающей стороны, Королевский госпиталь Бромптон, Лондон; почетный старший преподаватель Имперского колледжа Лондона.
Ссылки
2. Lim WS, Baudouin SV, George RC, et al. Комитет по рекомендациям по пневмонии Комитета по стандартам лечения BTS.Обновленное руководство BTS по ведению внебольничной пневмонии у взрослых, 2009 г. Грудная клетка 2009; 64 (Дополнение 3) iii1–55 [PubMed] [Google Scholar] 4. Дженнингс Л.С., Андерсон Т.П., Бейнон К.А. и др. Заболеваемость и характеристики вирусной внебольничной пневмонии у взрослых. Грудная клетка 2008; 63: 42–810.1136 / thx.2006.075077 [PubMed] [CrossRef] [Google Scholar] 5. Фарр Б.М., Кайзер Д.Л., Харрисон Б.Д., Коннолли К.К. Прогнозирование микробной этиологии при госпитализации по поводу пневмонии на основании имеющихся клинических особенностей.Подкомитет Британского торакального общества по исследованию пневмонии. Грудная клетка 1989; 44: 1031–510.1136 / thx.44.12.1031 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 6. Хелмс К.М., Винер Дж. П., Штурм Р. Х., Реннер Э.Д., Джонсон В. Сравнительная характеристика пневмококковой, микоплазменной и легионерской пневмоний. Энн Интерн Мед 1979; 90: 543–7 [PubMed] [Google Scholar] 7. Cunha BA. Клинические особенности болезни легионеров. Семин респир инфекция 1998; 13: 116–27 [PubMed] [Google Scholar] 8. Кауппинен М.Т., Сайкку П., Куяла П., Херва Э., Сюрьяля Х.Клиническая картина внебольничной пневмонии, вызванной Chlamydia pneumoniae, требующей стационарного лечения: сравнение хламидийной и пневмококковой пневмонии. Грудная клетка 1996; 51: 185–910.1136 / thx.51.2.185 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 9. Marrie TJ. Coxiella burnetii (Ку-лихорадка) пневмония. Рассмотрение. Clin Infect Dis 1995; 21 (Дополнение 3) S253–64 [PubMed] [Google Scholar] 11. Лим WS, Вудхед М. Британское торакальное общество. Аудит по пневмонии в сообществе взрослых BTS за 2009/10 год. Грудная клетка 2011; 66: 548–9 [PubMed] [Google Scholar] 12.Менендес Р., Торрес А., Залакаин Р. и др. Рекомендации по лечению внебольничной пневмонии: предикторы приверженности и исхода. Am J Respir Crit Care Med 2005; 172: 757–62 [PubMed] [Google Scholar] 13. Марри Т.Дж., Лау С.Й., Уиллер С.Л. и др. Контролируемое испытание критического пути лечения внебольничной пневмонии. CAPITAL Study Investigators. Вмешательство при внебольничной пневмонии, оценивающее левофлоксацин. JAMA 2000; 283: 749–55 [PubMed] [Google Scholar] 14. Bruns AH, Oosterheert JJ, Prokop M, et al.Особенности разрешения аномалий рентгенограммы грудной клетки у взрослых, госпитализированных с тяжелой внебольничной пневмонией. Clin Infect Dis 2007; 45: 983–9110.1086 / 521893 [PubMed] [CrossRef] [Google Scholar] 15. Bruns AH, Oosterheert JJ, El Moussaoui R, et al. Выздоровление от пневмонии: расхождения во взглядах радиолога, врача и пациента. J Gen Intern Med 2010; 25: 203–610.1007 / s11606-009-1182-7 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 16. Коэн М., Сан С.А. Разрешение плеврального выпота.Грудь 2001; 119: 1547–62Review.10.1378 / Chess.119.5.1547 [PubMed] [CrossRef] [Google Scholar] 17. Ахмед Р.А., Марри Т.Дж., Хуанг Дж.К. Эмпиема грудной клетки у пациентов с внебольничной пневмонией. Am J Med 2006; 119: 877–8310.1016 / j.amjmed.2006.03.042 [PubMed] [CrossRef] [Google Scholar] 18. Джонстон Дж., Эйрих Д. Т., Минхас Дж. К., Марри Т. Дж., Маджумдар С. Влияние пневмококковой вакцины на долгосрочную заболеваемость и смертность взрослых с высоким риском пневмонии. Clin Infect Dis 2010; 51: 15–2210.1086 / 653114 [PubMed] [CrossRef] [Google Scholar] 19.Джонстон Дж., Марри Т.Дж., Юрих Д.Т., Маджумдар С.Р. Эффект пневмококковой вакцинации у госпитализированных взрослых с внебольничной пневмонией. Arch Intern Med 2007; 167: 1938–4310.1001 / archinte.167.18.1938 [PubMed] [CrossRef] [Google Scholar] 20. Департамент здравоохранения Зеленая книга 2007 г. Лондон: 295–309 (глава о пневмококках) [Google Scholar] 21. Лим В., ван дер Эрден М., Лэйнг Р. и др. Определение степени тяжести внебольничной пневмонии при поступлении в больницу: международное исследование и валидация.Грудная клетка 2003; 58: 377–38210.1136 / thorax.58.5.377 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]Пневмония, приобретенная в сообществе — StatPearls — Книжная полка NCBI
Продолжение образовательной деятельности
Пневмония, приобретенная в сообществе, — это является основной причиной госпитализации, смертности и требует значительных затрат на здравоохранение. Поскольку проявления болезни варьируются от легкой болезни, которую можно лечить в амбулаторных условиях, до тяжелой болезни, требующей лечения в отделении интенсивной терапии, определение надлежащего уровня помощи важно для улучшения результатов в дополнение к ранней диагностике и надлежащему и своевременному лечению.В этом упражнении рассматривается оценка и лечение внебольничной пневмонии, а также роль межпрофессиональной группы в оценке и лечении пациентов с этим заболеванием.
Цели:
Определите наиболее частые причины внебольничной пневмонии.
Просмотрите оценку пациента с подозрением на внебольничную пневмонию.
Определите препараты выбора для пациентов с внебольничной пневмонией.
Опишите стратегии межпрофессиональной группы по улучшению ухода за пациентами с внебольничной пневмонией.
Введение
Внебольничная пневмония является основной причиной госпитализаций, смертности и требует значительных затрат на здравоохранение. Поскольку проявления болезни варьируются от легкой болезни, которую можно лечить в амбулаторных условиях, до тяжелой болезни, требующей лечения в отделении интенсивной терапии (ОИТ), определение надлежащего уровня помощи важно для улучшения результатов в дополнение к ранней диагностике и надлежащему и своевременному лечению. лечение.[1] [2] [3] [4]
Этиология
Патогены, вызывающие внебольничную пневмонию, можно разделить на два типа: (1) Типичные возбудители, такие как Streptococcus pneumoniae , Haemophilus influenzae , Moraxella catarrhalis , Staphylococcus aureus , стрептококки группы A, анаэробы и грамотрицательные организмы и (2) атипичные агенты, такие как Legionella, Mycoplasma, Chlamydia pneumoniae, C.psittaci. Респираторные вирусы гриппа и другие респираторные вирусы все чаще обнаруживаются в качестве патогенов в зависимости от доступности методов обнаружения на основе полимеразной цепной реакции. Во всем мире S. pneumoniae и H. influenzae являются основными причинами бактериальной пневмонии. Наиболее распространенными патогенами, выявленными в ходе последнего активного эпидемиологического надзора в США, были человеческий риновирус, вирус гриппа и Streptococcus pneumoniae.
Эпидемиология
Расчетная заболеваемость внебольничной пневмонией во всем мире колеблется от 1,5 до 14 случаев на 1000 человеко-лет, и это зависит от географии, сезона и характеристик населения. В Соединенных Штатах ежегодная заболеваемость составляет 24,8 случая на 10 000 взрослых, причем с возрастом этот показатель выше. Пневмония является восьмой по значимости причиной смерти и первой среди инфекционных причин смерти. Смертность среди пациентов, поступивших в отделение интенсивной терапии, достигает 23%.Считается, что все пациенты с сопутствующими заболеваниями подвержены риску пневмонии, но существуют определенные факторы риска для конкретных патогенов, включая (1) лекарственно-устойчивые пневмококки — возраст старше 65 лет, контакт с детьми в детских садах, прием бета-лактама в предыдущие 90 дней. , расстройство, вызванное употреблением алкоголя, хронические заболевания, подавление иммунитета; и (2) псевдомонады — бронхоэктатическая болезнь, недоедание, терапия кортикостероидами, прием антибиотиков более семи дней в предыдущем месяце. Другие этиологические ключи к разгадке эпидемиологии включают следующее: кокцидиоидомикоз на юго-западе США, бластомикоз или гистоплазмоз в штатах долины реки Огайо, заражение птиц Chlamydia psittaci, контакт с зараженными блохами грызунами или кроликами во время внешней деятельности, такой как как стрижка газонов в Северо-Восточном У.S. (Виноградник Марты, Кейп-Код и др.) При туляремийной пневмонии.
Патофизиология
Колонизация глотки патогенами с последующей микроаспирацией — это механизм проникновения в нижние дыхательные пути. Взаимодействие между патогеном и легочной защитой хозяина приводит к пневмонии, если есть дефект в защите хозяина или он преодолевается высоким посевным материалом или вирулентностью патогена. Другими механизмами являются гематогенное распространение и макро-аспирация.
Анамнез и физическое состояние
Обычными симптомами являются лихорадка, озноб, кашель с гнойной мокротой, одышка, плевритная боль в груди и потеря веса.Пожилые люди, пациенты с алкогольным расстройством и люди с ослабленным иммунитетом могут иметь менее очевидные или системные симптомы, такие как слабость, летаргия, изменение психического статуса, диспепсия или другие симптомы со стороны верхних отделов желудочно-кишечного тракта, а также отсутствие лихорадки. Некоторые проявления дают этиологические ключи к разгадке, такие как диарея, головная боль и спутанность сознания (связанная с гипонатриемией) для л egionella; и средний отит, синдром Стивенса-Джонсона или анемия / желтуха (гемолитическая анемия) для Mycoplasma. Пневмония может привести к острой декомпенсации основного хронического заболевания, такого как застойная сердечная недостаточность, что может исказить первоначальную картину и привести к задержке диагностики и лечения.
Оценка
Общий анализ крови с дифференциалом, электролитами сыворотки и функциональными тестами почек и печени показан для подтверждения признаков воспаления и оценки степени тяжести. Рентген грудной клетки потребуется для выявления инфильтрата или выпота, который, если он присутствует, повысит диагностическую точность.У госпитализированных пациентов следует собирать посевы крови и мокроты, желательно до начала противомикробной терапии, но без промедления в лечении. Необходимо учитывать мочу на наличие легионелл и пневмококковых антигенов, поскольку они помогают в диагностике при отрицательном посеве. При наличии сопутствующих заболеваний, таких как застойная сердечная недостаточность, уровни прокальцитонина в сыворотке можно использовать в качестве биомаркера для начала и направления противомикробной терапии. Тестирование на грипп рекомендуется в зимний период.Если возможно, можно рассмотреть возможность тестирования на респираторные вирусы мазков из носоглотки молекулярными методами. CURB 65 (спутанность сознания, уровень мочевины больше или равен 20 мг / дл, частота дыхания больше или равна 30 / мин, систолическое артериальное давление меньше 90 мм рт.ст. или диастолическое меньше 60 мм рт.ст.) и индекс тяжести пневмонии (PSI) являются инструменты для оценки степени тяжести для определения условий лечения, такие как амбулаторный или стационарный, но точность ограничена при использовании отдельно или в отсутствие эффективной клинической оценки.Серологию на туляремию, эндемические микозы или C. psittaci можно отправить при наличии эпидемиологических подсказок. [5] [6] [7]
Лечение / ведение
Для амбулаторных пациентов рекомендуется монотерапия макролидом (эритромицин, азитромицин или кларитромицин) или доксициклином. При наличии сопутствующих заболеваний (хронические заболевания сердца, исключая гипертензию; хронические заболевания легких — ХОБЛ и астма; хронические заболевания печени; хронические нарушения, связанные с употреблением алкоголя; сахарный диабет; курение; спленэктомия; ВИЧ или другое подавление иммунитета) респираторный фторхинолон (левофлоксацин в высоких дозах). , моксифлоксацин, гемифлоксацин) или комбинацию перорального бета-лактама (высокие дозы амоксициллина или амоксициллин-клавуланат, цефуроксим, цефподоксим) и макролидов.[7] [8] [9] [10]
Пациентам, у которых показатель CURB 65 больше или равен 2, рекомендуется стационарное лечение. Монотерапия респираторным фторхинолоном или комбинированная терапия с бета-лактамом (цефотаксим, цефтриаксон, ампициллин-сульбактам или эртапенем) и макролидом рекомендуются для лечения в условиях неинтенсивной терапии.
Пациентам с тремя и более признаками раннего ухудшения состояния следует рассматривать возможность госпитализации в отделение интенсивной терапии. К ним относятся частота дыхания более 30, PaO2 / FiO2 менее или равная 250, многодолевые инфильтраты, энцефалопатия, тромбоцитопения, гипотермия, лейкопения и гипотензия.Рекомендуется комбинированная терапия с бета-лактамом и макролидом или респираторным фторхинолоном. У пациентов с возможной аспирацией можно использовать ампициллин-сульбактам или эртапенем. Монотерапия не рекомендуется.
Если присутствуют факторы риска развития псевдомонад, тогда применяйте антипсевдомонадный бета-лактам (пиперациллин-тазобактам, цефепим, цефтазидим, меропенем, имипенем) вместе с антипсевдомонадным фторхинолоном (ципрофлоксацин и азотромогликсидом) или комбинацией левомофлоксацина. рекомендуются.Ванкомицин или линезолид следует добавить, если речь идет о внебольничном устойчивом к метициллину S. aureus.
Рекомендуемая продолжительность терапии составляет от 5 до 7 дней для пациентов с благоприятным клиническим ответом, таким как отсутствие лихорадки более 48-72 часов, не требующих дополнительного кислорода и разрешения тахикардии, тахипноэ или гипотензии. Продление терапии показано пациентам с отсроченным ответом, некоторыми бактериальными патогенами, такими как Pseudomonas (от 14 до 21 дня) или S.aureus (от 7 до 21 дня) или Legionella pneumonia (14 дней), а также при таких осложнениях, как эмпиема, абсцесс легкого или некротическая пневмония. Для дренирования эмпиемы потребуется установка грудной трубки, а в случаях с несколькими локализациями может потребоваться хирургическая декортикация. 14-дневная терапия макролидом или доксициклином лечит туляремию пневмонию или орнитоз, а итраконазол является препаратом выбора при пневмонии, вызванной кокцидиоидомикозом или гистоплазмозом.
Пятидневная терапия осельтамивиром рекомендуется всем пациентам с положительным результатом теста на вирус гриппа.Для амбулаторных пациентов с отсроченным обращением (более 48 часов с момента появления симптомов) пользы нет. Тем не менее, любые госпитализированные пациенты с гриппом должны лечиться этим агентом независимо от времени появления от начала болезни.
Внутривенное введение глюкокортикоидов может рассматриваться у тяжелобольных пациентов с внебольничной пневмонией без факторов риска неблагоприятных исходов от использования стероидов (например, инфекции гриппа).
Дифференциальный диагноз
Острый бронхит
Острое обострение хронического бронхита
Аспирационный пневмонит
Застойная сердечная недостаточность и отек легких
Инфекция легких
Инфекция легких
Инфекция легких
0
Системная красная волчанка, пневмонит
Реакции легочной лекарственной гиперчувствительности (нитрофурантоин, даптомицин)
Медикаментозная болезнь легких (блеомицин)
Саркоидоз
Организационная
Саркоидоз
Организационная пневмония
Кривая пневмония
Инфаркт легкого
Бронхогенные карциномы
Гранулематоз с полиангиитом (гранулематоз Вегенера)
Лимфома
Трахеоб Ронхит
Лучевой пневмонит
Жемчуг и другие проблемы
Все взрослые в возрасте 65 лет и старше, а также лица, относящиеся к группе риска по пневмонии, должны пройти вакцинацию от пневмококка.Доступны две вакцины: PPSV 23 и PCV 13.
Текущие рекомендации ACIP для невакцинированных лиц в возрасте от 19 до 64 лет и с риском пневмонии, не имеющих иммунитета, сначала должны получить PPSV 23. После 65 лет доза Можно вводить PCV 13 (по крайней мере, через год после первой дозы PPSV 23), за которой следует вторая доза PPSV 23 с интервалом не менее одного года после PCV 13 и 5 лет после первой дозы PPSV 23. Для пациентов, которые пациенты с ослабленным иммунитетом или аспленатом (функциональным или анатомическим) и в возрасте от 19 до 64 лет сначала назначают PCV 13, затем первую дозу PPSV 23 через 8 недель или позже и вторую дозу PPSV 23 через пять лет.Бустер-вакцинацию PPSV 23 можно назначить пациенту 65 лет и старше по истечении не менее пяти лет после второй дозы PPSV 23.
Всем невакцинированным взрослым в возрасте 65 лет и старше сначала вакцинировать PCV 13, а затем PPSV 23. по крайней мере через год для иммунокомпетентных пациентов и не менее восьми недель или более для пациентов с ослабленным иммунитетом или аспелезной.
Вакцинация против гриппа рекомендуется всем взрослым пациентам, имеющим риск осложнений от гриппа.Инактивированные прививки от гриппа (трехвалентные или четырехвалентные, яичные или рекомбинантные) обычно рекомендуются для взрослых. Живую аттенуированную интраназальную вакцину можно вводить здоровым небеременным взрослым в возрасте до 49 лет. Он противопоказан беременным, лицам с ослабленным иммунитетом или медицинским работникам, ухаживающим за ними, а также лицам с сопутствующими заболеваниями.
Улучшение результатов медицинской бригады
Пациенты с внебольничной пневмонией могут обращаться к лечащему врачу или в отделение неотложной помощи.Следовательно, эти специалисты должны знать признаки и симптомы. Медицинская бригада может улучшить результаты. В состав команды могут входить сотрудники первичного звена, отделения неотложной помощи, специалисты, медсестры и фармацевты. Если диагноз неясен, рекомендуется обратиться к врачу-инфекционисту или пульмонологу. Большинство пациентов реагируют на амбулаторную антибактериальную терапию в течение 5-7 дней. Необходимо госпитализировать пациентов с одышкой, лихорадкой и респираторной недостаточностью. У некоторых пациентов может наблюдаться парапневмонический выпот, который может потребовать дренирования.Медсестры наблюдают за пациентами и сообщают о текущем состоянии и обновлениях остальной команде. Фармацевты оценивают выбор лекарств, проверяют наличие аллергии и взаимодействий, а также информируют пациентов о побочных эффектах и важности соблюдения. Медицинские работники должны поощрять всех пациентов проходить ежегодную вакцинацию от гриппа. Кроме того, все взрослые в возрасте 65 лет и старше и лица, относящиеся к группе риска по пневмонии, должны пройти вакцинацию от пневмококка. Результаты у большинства пациентов с внебольничной пневмонией превосходны.[11] [Уровень 5]
Рисунок
Абсцесс легкого, компьютерная томография, компьютерная томография, толстостенное полостное поражение в правом легком — абсцесс. Диффузные инфильтраты матового стекла, присутствующие в обоих легких, представляют пневмонию. Предоставлено Wikimedia Commons, Йель Розен (CC by 2.0) https://creativecommons.org/licenses/by/2.0/ (подробнее …)
Рисунок
Комбинация двух рентгеновских снимков, A представляет нормальную здоровую грудную клетку Рентгеновский снимок, B представляет собой рентгеновский снимок грудной клетки, документирующий пневмонию, лихорадку Ку, патологию.Предоставлено Wikimedia Commons (общественное достояние)
Рисунок
Компьютерная томография, компьютерная томография, показывающие двустороннюю пневмонию, абсцессы, выпоты, спелеологи, взрослый мужчина. Предоставлено Кристарасом А., Wikimedia Commons (CC by 2.5) https://creativecommons.org/licenses/by/2.5/deed.en
Рисунок
MAI pneumonia. Изображение любезно предоставлено S Bhimji MD
Рисунок
Пневмония легких с фиброзом. Предоставлено Fabiola Farci, MD
Источники
- 1.
- Лу Х, Цзэн Н., Чен К., Ву И, Цай С., Ли Г., Ли Ф, Конг Дж. Клиническое прогностическое значение сывороточного белка бокс-1 группы высокой подвижности у пациентов с внебольничной пневмонией. J Int Med Res. 2019 Март; 47 (3): 1232-1240. [Бесплатная статья PMC: PMC6421397] [PubMed: 30732500]
- 2.
- Hassen M, Toma A, Tesfay M, Degafu E, Bekele S, Ayalew F, Gedefaw A, Tadesse BT. Радиологическая диагностика и госпитализация среди детей с тяжелой внебольничной пневмонией: проспективное когортное исследование.Biomed Res Int. 2019; 2019: 6202405. [Бесплатная статья PMC: PMC6343177] [PubMed: 30729128]
- 3.
- Alshahwan SI, Alsowailmi G, Alsahli A, Alotaibi A, Alshaikh M, Almajed M, Omair A, Almodaimegh H. Распространенность осложнений среди взрослых госпитализирован в центр высокоспециализированной медицинской помощи в Эр-Рияде с 2010 по 2017 год. Ann Saudi Med. 2019 январь-февраль; 39 (1): 29-36. [Бесплатная статья PMC: PMC6464674] [PubMed: 30712048]
- 4.
- Guo Q, Song WD, Li HY, Zhou YP, Li M, Chen XK, Liu H, Peng HL, Yu HQ, Chen X, Liu N , Люй З.Д., Лян Л.Х., Чжао QZ, Цзян М.Малые балльные критерии тяжелой внебольничной пневмонии предсказывали лучше. Respir Res. 31 января 2019; 20 (1): 22. [Бесплатная статья PMC: PMC6357403] [PubMed: 30704469]
- 5.
- Торрес А., Чалмерс Д.Д., Дела Круз К.С., Доминедо С., Коллеф М., Мартин-Лоечес И., Нидерман М., Вундеринк Р.Г. Проблемы при тяжелой внебольничной пневмонии: обзор точки зрения. Intensive Care Med. 2019 Февраль; 45 (2): 159-171. [Бесплатная статья PMC: PMC7094947] [PubMed: 30706119]
- 6.
- Pickens CI, Wunderink RG.Принципы и практика использования антибиотиков в отделении интенсивной терапии. Грудь. 2019 июл; 156 (1): 163-171. [Бесплатная статья PMC: PMC7118241] [PubMed: 30689983]
- 7.
- Nuttall JJC. Современное лечение противомикробными препаратами внебольничной пневмонии у ВИЧ-инфицированных детей. Эксперт Opin Pharmacother. 2019 Апрель; 20 (5): 595-608. [PubMed: 30664362]
- 8.
- Froes F, Pereira JG, Póvoa P. Амбулаторное ведение внебольничной пневмонии. Curr Opin Pulm Med. 2019 Май; 25 (3): 249-256.[PubMed: 30585861]
- 9.
- Mi X, Li W, Zhang L, Li J, Zeng L, Huang L, Chen L, Song H, Huang Z, Lin M. Использование наркотиков для лечения внебольничной пневмонии у детей: перекрестное исследование в Китае. Медицина (Балтимор). 2018 ноя; 97 (46): e13224. [Бесплатная статья PMC: PMC6257659] [PubMed: 30431600]
- 10.
- Hagel S, Moeser A, Pletz MW. [Ведение внебольничной пневмонии]. MMW Fortschr Med. 2018 ноя; 160 (19): 52-61. [PubMed: 30406515]
- 11.
- Эспиноза Р., Сильва Дж.Р.Л., Бергманн А., де Оливейра Мело Ю, Калил Ф. Э., Сантос РС, Саллух ДЖИФ. Факторы, связанные со смертностью при тяжелой внебольничной пневмонии: многоцентровое когортное исследование. J Crit Care. 2019 Апрель; 50: 82-86. [PubMed: 30502687]
Эмпирический атипичный охват стационарных пациентов с внебольничной пневмонией: систематический обзор рандомизированных контролируемых исследований | Инфекционные болезни | JAMA Internal Medicine
Фон Текущие рекомендации по эмпирическому лечению антибиотиками стационарных пациентов с внебольничной пневмонией рекомендуют антибиотики, спектр которых охватывает внутриклеточные (атипичные) патогены.Нет достаточных доказательств, подтверждающих необходимость такого покрытия, в то время как его ограничение может снизить токсические эффекты, резистентность и расходы. Наша цель состояла в том, чтобы оценить эффективность эмпирического охвата атипичных патогенов с точки зрения смертности и клинического и бактериологического успеха.
Методы Систематический обзор и метаанализ рандомизированных контролируемых исследований, сравнивающих схемы лечения с охватом атипичных патогенов и без него. Мы провели поиск в MEDLINE, EMBASE, Кокрановской библиотеке и в справочных материалах.Относительные риски (ОР) с 95% доверительными интервалами (ДИ) были объединены с использованием модели фиксированных эффектов. Основным оцениваемым исходом была смертность от всех причин.
Результаты Мы включили 24 испытания с участием 5015 пациентов. Мы не нашли исследований препарата без атипичного покрытия, которые сравнивали бы его с тем же препаратом, дополненным препаратом с атипичным покрытием; почти все сравнивали β-лактам с одним хинолоном или макролидом. Разницы в смертности между двумя группами не было (ОР, 1.13 [95% ДИ 0,82-1,54]). Схемы с охватом атипичных патогенов показали тенденцию к клиническому успеху и значительное преимущество перед бактериологической эрадикацией. Оба исчезли при оценке только методологически качественных исследований. Эти схемы также продемонстрировали значительное преимущество в клиническом успехе для Legionella pneumophila , тогда как преимущества для пневмококковой пневмонии не наблюдались. Не было различий между группами исследования по частоте общих нежелательных явлений.
Заключение Эмпирический охват антибиотиками атипичных патогенов у госпитализированных пациентов с внебольничной пневмонией не показал преимущества в отношении выживаемости или клинической эффективности в этом синтезе рандомизированных исследований.
Основные рекомендации по лечению внебольничной пневмонии (ВП) обычно проводят различие между амбулаторными, стационарными и пациентами, госпитализированными в отделения интенсивной терапии. 1 -4 Предлагаемые схемы приема антибиотиков для стационарных пациентов включают β-лактам в сочетании с макролидами или монотерапию респираторным фторхинолоном.Хотя Streptococcus pneumoniae остается ведущим патогеном при ВБП, обоснование применения макролидных добавок или монотерапии фторхинолоном заключается в их способности покрывать внутриклеточные (атипичные) патогены, такие как Chlamydia pneumoniae , Mycoplasma pneumoniae 0006 и Mycoplasma pneumoniae ,
Покрытие последнего патогена настоятельно рекомендуется пациентам в отделениях интенсивной терапии. Насколько нам известно, ни одно рандомизированное контролируемое исследование не сравнивало в качестве цели превосходство режимов антибиотикотерапии, включающих покрытие атипичных патогенов, по сравнению со схемами, не обеспечивающими такой охват.Систематический обзор нерандомизированных исследований показал значительное снижение смертности, когда спектр антибиотиков охватывал атипичные патогены в 6 из 8 отобранных исследований. 5 Однако все исследования были когортными, а 2 были ограничены бактериемической пневмококковой пневмонией. 6 , 7 В крупнейшем исследовании 8 выбор таких схем был связан с исходной более низкой оценкой тяжести, что подчеркивает потенциальную систематическую ошибку нерандомизированных исследований.В то время как преимущество комбинированной терапии не доказано, двойная терапия может увеличить токсические эффекты, резистентность и стоимость. Более того, антагонизм между пенициллином и эритромицином был продемонстрирован in vitro и in vivo в отношении изолятов S pneumoniae , 9 — наиболее распространенного патогена, вызывающего ВП. 10 , 11
В настоящем обзоре оценивается необходимость эмпирического охвата антибиотиками атипичных патогенов у взрослых, госпитализированных по поводу ВП.Он включает в себя все рандомизированные контролируемые испытания, в которых сравнивали схему лечения антибиотиками, содержащую покрытие атипичных патогенов, с режимом, не содержащим такого покрытия. Основным результатом была летальность. Вторичные исходы включали клиническую эффективность, бактериологическую недостаточность и нежелательные явления.
Мы включили рандомизированные контролируемые испытания, которые оценивали лечение ВП у госпитализированных взрослых и в которых режим антибиотиков, содержащий покрытие атипичных патогенов, сравнивался с режимом, не содержащим такого покрытия.Считалось, что схемы, включающие макролид, фторхинолон, тетрациклин, доксициклин или хлорамфеникол, обеспечивают атипичное покрытие. Схемы без этих препаратов считались схемами без атипичного покрытия. Мы включили пероральную и внутривенную терапию.
Испытания, которые включали в основном пациентов с серьезными иммуносупрессивными состояниями, не рассматривались в данном обзоре. Исключались испытания с показателем отсева более 30%.
В строке поиска указаны названия внебольничных инфекций / пневмонии, стационарных пациентов и антибиотиков, а также классы атипичных препаратов, указанные в предыдущем разделе (строка указана в Кокрановская база данных систематических обзоров 2005, , выпуск 2).
Поиск вбазах данных был включен в CENTRAL (Кокрановская библиотека, выпуск 4, 2004 г.), MEDLINE (по август 2004 г.) и EMBASE (по июль 2003 г.). Мы изучили ссылки на выявленные исследования на предмет дополнительных испытаний и связались с соответствующими авторами для получения дополнительной информации.
Первичным результатом была общая смертность до 30 дней после окончания лечения. Вторичные исходы включали неэффективность клинического лечения, бактериологическую эрадикацию и развитие суперинфекций и нежелательных явлений, в частности желудочно-кишечных событий или событий, приведших к прекращению лечения.
Исходы были извлечены по намерению лечить (ITT), включая всех людей, рандомизированных для оценки исходов. Когда данные для анализа ITT были недоступны, оценивались доступные случаи. Два составителя обзора (D.S. и E.R.) независимо извлекли данные из включенных испытаний. Методологическая оценка проводилась с использованием компонентного подхода, включая создание и маскирование распределения, маскирование и анализ с помощью ITT. Создание и сокрытие распределения были классифицированы как адекватные, неясные или неадекватные с использованием критериев из Справочника Cochrane Reviewers ‘4.2.2 . 12 Мы не оценивали составную шкалу качества, потому что разные шкалы могут привести к противоречивым результатам. 13 Анализ чувствительности был проведен для оценки надежности результатов с помощью следующих методов исследования: сокрытие распределения, генерация распределения и ослепление.
Сообщаетсяоб относительных рисках (ОР) с 95% доверительным интервалом (ДИ). Мы использовали модель фиксированных эффектов и сравнили ее с моделью случайных эффектов, когда наблюдалась значительная неоднородность между испытаниями.Неоднородность результатов испытаний оценивалась путем расчета критерия неоднородности χ 2 и меры несогласованности I 2 . Значительная неоднородность была заранее определена как значение χ 2 test P меньше 0,1 или значение I 2 больше 50%. Мы ожидали различий между испытаниями в оценке заболеваемости и смертности для разных географических регионов, возрастных групп, размера выборки и лекарств, обеспечивающих атипичный охват (макролиды или фторхинолоны).Был проведен анализ подгрупп для оценки влияния этих факторов на основные результаты. Для оценки потенциальной асимметрии была исследована воронкообразная диаграмма, оценивающая точность испытания (логарифм ОР для эффективности по отношению к размеру выборки).
Наш поиск дал 994 ссылки. Пятьдесят шесть публикаций были отобраны для полнотекстовой проверки, 14 -69 из которых 26 соответствовали критериям включения.Два были исключены из анализа из-за недоступности данных, 44 , 45 и, таким образом, 24 исследования включены в обзор 46 -69 (Рисунок 1 и Таблица 1).
Включенные исследования были выполнены в период с 1982 по 2004 год и охватили 5015 пациентов. Критерии включения во все исследования: взрослые, госпитализированные с ВП. Количество участников составляло 100 или меньше в 8 испытаниях и более 100 в 16 испытаниях (диапазон от 40 до 808 участников).Все испытания были ограничены взрослыми, средний возраст которых составлял менее 65 лет в 12 исследованиях и 65 лет и старше в 9 исследованиях. Среди последних 2 исследования проводились в домах престарелых, 54 , 62 и 1 включали исключительно пациентов. старше 70 лет. 65 В трех исследованиях средний возраст не сообщался. Десять исследований предоставили процент пациентов с хронической обструктивной болезнью легких в диапазоне от 25% до 52,5%. 64 Нет результатов, анализируемых отдельно для пациентов с хронической обструктивной болезнью легких и / или курильщиков.
Пневмония определялась комбинацией клинических признаков, радиологического подтверждения (единственный критерий в 2 исследованиях), лабораторных значений и / или бактериологических данных. Тринадцать испытаний также включали амбулаторных пациентов, пациентов с нозокомиальной пневмонией и / или пациентов с бронхитом. Во всех случаях большинство пациентов имели ВП или могли пройти отдельный анализ.
Схемы приема антибиотиков, дозировки и пути введения подробно описаны в таблице 1.Почти во всех исследованиях сравнивали монотерапию в группе лечения атипичных патогенов и β-лактамом. Мы не нашли сравнения комбинации β-лактам-макролид с монотерапией β-лактамом. Продолжительность лечения была указана в 14 исследованиях и составляла почти 10 дней без разницы между группами. Основным результатом всех исследований была неэффективность клинического лечения. Шесть исследований требовали радиологического разрешения для определения успеха, а одно требовало бактериологического уничтожения. Никто не выбрал смертность в качестве основного результата.
Восемнадцать испытаний оценили бактериологическую неудачу (на пациента или на патоген). Только 8 провели серологические тесты на атипичные патогены, из которых 1 исследование показало отрицательные результаты для всех тестов, 68 и 4 других не полностью сообщили о степени эрадикации. О показателях суперинфекции и колонизации сообщалось только по 5 исследованиям, что исключает дальнейшую оценку.
Нежелательные явления рассматривались во всех исследованиях, хотя в 2 не указывалось количество событий на группу лечения.
Методологическое качество включенных исследований
Из 24 включенных исследований адекватное сокрытие распределения было зарегистрировано в 6, а формирование адекватного распределения — в 9. Информации по остальным исследованиям не было. Все исследования адекватного сокрытия распределения также были генерации адекватного распределения.
Семь исследований сообщили результаты ITT. Еще 13 сообщили о количестве выбывших из каждой группы исследования, что позволяет ITT провести повторный анализ, допуская неудачу для всех выбывших. Четыре исследования не относились к выбывшим из школы и были проанализированы только пациентами, проходившими обследование.
Продолжительность наблюдения была указана в 21 исследовании, в 16 из которых определялось конкретное время для измерения результатов. Срок наблюдения варьировался от конца лечения до 3 месяцев после него. Общая смертность оценивалась в конце лечения или при последующем наблюдении во всех исследованиях.Для анализа были выбраны данные в самый дальний момент времени, до 30 дней. По крайней мере, 18 из 24 исследований спонсировались фармацевтическими компаниями, каждая из которых производила препарат с атипичным покрытием.
Двадцать три из 24 исследований можно было оценить на предмет смертности, охватив 4846 из 5015 рандомизированных пациентов (96,6%) (рис. 2). В шести исследованиях не сообщалось о случаях смерти, а в 10 — от 0,4% до 5%; От 6,5% до 8% и 1,25%. 51 Не было существенной разницы между группами по общей смертности (ОР 1,13 [95% ДИ 0,82–1,54]) (рис. 2). Разница была незначительной при оценке хинолонов (ОР 0,98; 95% ДИ 0,69–1,41) и макролидов (ОР 1,25 [95% ДИ 0,52–3,01]). В общем сравнении не было замечено неоднородности.
Смертность была дополнительно проанализирована по возрасту, географическому региону и размеру выборки, и результаты не выявили существенной разницы. Общая смертность в обеих группах была сходной при анализе исследований на поколение распределения, сокрытие распределения, ослепление и анализ ITT (таблица 2).На графике воронки для общей смертности результаты симметрично центрированы вокруг комбинированного ОР.
Клиническая неудача была основным исходом всех исследований с участием 4682 пациентов. Существенной разницы между группами исследования не наблюдалось (ОР 0,92 [95% ДИ 0,82–1,03]) (рис. 3).
Когда мы оценивали различные схемы приема лекарств, были заметны противоположные тенденции, с преимуществом для монотерапии хинолоном (ОР, 0.89 [95% ДИ 0,77–1,02]) и недостаток для монотерапии макролидами (ОР 1,17 [95% ДИ 0,77–1,77]). Клиническая неудача лечения макролидами была единственным сравнением, в котором была обнаружена гетерогенность (χ 2 3 = 6,68; P = 0,08; I 2 = 55,1%). Повторный анализ модели случайных эффектов не изменил результатов. Относительные риски были одинаковыми независимо от возраста или размера выборки. Преимущество охвата атипичных патогенов было статистически значимым в 13 европейских исследованиях (ОР, 0.82 [95% ДИ, 0,70–0,95]), но не в исследованиях, проведенных где-либо еще.
Когда мы проанализировали исследования по методологическому качеству, преимущество в отношении охвата атипичных патогенов было подчеркнуто в исследованиях нечеткого или неадекватного сокрытия распределения и генерации распределения. При анализе исследований высокого методологического качества эффект был почти идентичным в 2 группах (для получения адекватного распределения RR, 0,99 [95% ДИ, 0,82–1,19]; для адекватного сокрытия распределения, RR, 0.98 [95% ДИ 0,81-1,19]) (Таблица 2). В анализе чувствительности дизайна ITT по сравнению с индивидуальным протоколом не было обнаружено существенной разницы.
Частота неудач клинического лечения была оценена среди пациентов с микробиологически подтвержденными инфекциями. Не было обнаружено значительных различий между группами исследования в лечении документально подтвержденных пневмококковых инфекций (ОР 1,15 [95% ДИ 0,81–1,63] среди 16 исследований и 906 пациентов). Данных было недостаточно для анализа случаев пневмококковой бактериемии.Для атипичных патогенов тенденция к атипичному охвату не достигла статистической значимости (ОР 0,52 [95% ДИ 0,24–1,10] среди 4 исследований и 158 пациентов). Значительное преимущество для охвата атипичных патогенов было обнаружено при искоренении видов Legionella с ОР 0,17 и узким 95% доверительным интервалом (0,05–0,63) на основе относительно небольшого числа случаев (n = 43). Шестьдесят один из 78 атипичных случаев и 9 из 20 случаев пневмофилы л были успешно вылечены в руке без охвата атипичных патогенов.
Бактериологическая эрадикация
Восемнадцать исследований сообщили о степени бактериологической эрадикации, охватив 1968 пациентов и / или изолятов. Было статистически значимое преимущество бактериологической эрадикации для руки, покрывающей атипичные патогены (ОР 0,73 [95% ДИ 0,59–0,91]), при этом гетерогенность не наблюдалась.Однако в анализе, ограниченном исследованиями генерации и сокрытия адекватного распределения, это преимущество исчезло (ОР 0,96 [95% ДИ 0,61–1,52]) (Таблица 2).
Нежелательные явления на каждую группу лечения были зарегистрированы у 4261 пациента. Общие нежелательные явления (ОР 1,02 [95% ДИ, 0,91–1,13]) и события, требующие прекращения лечения (ОР, 0,98 [95% ДИ, 0,67–1,42]) были сходными в обеих группах лечения без какой-либо неоднородности. Желудочно-кишечные события были зарегистрированы в 15 исследованиях и значительно чаще встречались в группе без атипичного охвата (которая состояла в основном из β-лактамов) (RR, 0.73 [95% ДИ 0,54–0,99]). Однако определения желудочно-кишечных явлений различались, некоторые из них включали только боль в животе и некоторые диарею, что препятствовало точному сравнению диареи, связанной с антибиотиками.
Целью нашего обзора было оценить эмпирический охват антибиотиками атипичных патогенов у госпитализированных пациентов с ВП с точки зрения смертности и успешного лечения. Мы не обнаружили различий в смертности между схемами с охватом атипичных патогенов и схемами без такого охвата, что сохраняется во всех анализах подгрупп.Наблюдалась незначительная тенденция к клиническому успеху при охвате атипичных патогенов, усиленная монотерапией хинолоном. Преимущество исчезло, когда мы оценили только качественные методологические исследования. Значительное преимущество в бактериологической ликвидации было обнаружено в охвате атипичных патогенов, особенно в отношении видов Legionella . Это преимущество не было продемонстрировано в анализе, ограниченном исследованиями генерации и маскирования адекватного распределения.Не было различий в частоте общих нежелательных явлений между двумя группами, хотя больше желудочно-кишечных событий (но не явной диареи) было отмечено в группе без атипичного охвата.
Данные о летальности были получены для 96,6% рандомизированных пациентов. Общий уровень смертности (скорректированный средний уровень смертности, 3,7%) был ниже, чем тот, который сообщается в литературе (например, MedisGroups, 10,6% 70 ; стационарная смертность проверочной когорты для группы исследования исходов пациентов с пневмонией, 8.0% 71 ). Это удивительно, потому что почти половина исследований нацелена на относительно тяжелые случаи пневмонии. Таким образом, пациенты, отобранные для рандомизированных исследований, могут не адекватно представлять всех пациентов, госпитализированных с ВП.
Хотя смертность является наиболее значимым исходом потенциально смертельной инфекции, все исследования выбрали клиническую неудачу в качестве основного результата. Эта конечная точка является субъективной и требует внимательного изучения. Наш обзор ясно демонстрирует его возможность предвзятости.Тенденция в пользу клинического успеха для группы, покрывающей атипичные патогены, возникла в исследованиях с неясным распределением генерации. Точно так же явное статистическое преимущество этой группы, обнаруженное в общем анализе уровней бактериологической эрадикации, не существовало в анализе, ограниченном исследованиями генерации адекватного распределения. Таким образом, нам следует с осторожностью полагаться только на субъективные результаты при сравнении схем лечения пневмонии, особенно потому, что фармацевтические компании спонсировали большинство исследований, а многие исследования не были слепыми.
Подобная реакция молодых и пожилых людей несколько удивительна, поскольку преимущества атипичного охвата можно ожидать у молодых людей с более высокой распространенностью атипичной пневмонии. Возможно, эта распространенность снижается среди госпитализированного населения. Явное преимущество группы с охватом атипичных патогенов в успешном лечении инфекций L pneumophila неудивительно, хотя случаи атипичной пневмонии (включая L pneumophila ) часто разрешались без такого покрытия.Некоторые из этих случаев могут быть объяснены сочетанными инфекциями с типичными патогенами.
Мы решили изучить влияние охвата атипичных патогенов на эмпирическое лечение ВП у госпитализированных пациентов. Наиболее подходящим исследованием для нашей цели было бы сравнение препарата без атипичного покрытия (например, β-лактам) с комбинацией этого препарата и препарата с атипичным покрытием (например, β-лактам и макролид). Ничего не было обнаружено, хотя необходимость добавления макролидов к β-лактамной терапии является распространенной дилеммой, проявляющейся в самих рекомендациях.Кроме того, многие исследования включали группы лечения, которые не соответствовали текущим рекомендациям. Таким образом, наш метаанализ в основном основан на сравнении различных схем без охвата атипичных патогенов с монотерапией, в основном с монотерапией хинолоном. Что касается этого сравнения, мы не обнаружили преимуществ охвата атипичных патогенов с точки зрения смертности или клинического успеха.
Наш вывод об отсутствии пользы может быть связан с недостаточной мощностью при использовании доступных рандомизированных исследований.Крупные обсервационные исследования показали пользу атипичного охвата. Однако коррекция базовых различий между пациентами, получавшими или не получавшими атипичный охват в этих исследованиях, может быть невозможна.
Необходимы исследования, специально разработанные для оценки необходимости атипичного покрытия. Оптимальным дизайном было бы рандомизированное контролируемое исследование, сравнивающее один и тот же β-лактам в обеих группах исследования с добавлением антибиотиков против атипичных патогенов и без них. Исследования должны быть адекватными по сокрытию и распределению поколений, а включенные пациенты должны больше походить на общую популяцию стационарных пациентов с ВП.
Для корреспонденции: Дафна Шефет, доктор медицины, отделение медицины E, кампус Бейлинсон, Медицинский центр Рабина, Петах-Тиква, Израиль ([email protected]).
Принята к публикации: 2 мая 2005 г.
Раскрытие финансовой информации: Нет.
Финансирование / поддержка: Это исследование было поддержано Программой Европейского Союза по технологиям информационного общества Пятой структуры (TREAT), Брюссель, Бельгия.
Дополнительная информация: Подробный протокол методологии, использованной для этого исследования, был опубликован в Кокрановской библиотеке, где полный обзор был принят для публикации.
Благодарность: Мы благодарим Claude Carbon, MD, Christian Chuard, MD, Francois Fourrier, MD, Daniel Genne, MD, Hartmut Lode, MD, Филиппа Петерсона, MD, Патрика Петитпретца, MD, и Jose Sifuentes Osornio, MD, за предоставление дополнительной информации об их испытаниях; Карла Соарес-Вайзер, доктор медицинских наук, за руководство; Габриэлю Избицки, доктору медицины, за перевод с немецкого; и Рике Фуджиа за получение и перевод статей на японском языке.
1.Нидерман MSMandell LAAnzueto А и другие. Американское торакальное общество, Рекомендации Американского торакального общества: внебольничная пневмония у взрослых: диагностика, оценка степени тяжести, антимикробная терапия и профилактика. Am J Respir Crit Care Med 2001; 1631730-1754PubMedGoogle ScholarCrossref 2. Комитет по стандартам лечения Британского торакального общества, рекомендации BTS по ведению внебольничной пневмонии у взрослых. Грудь 2001; 56 ((добавление 4)) IV1- IV64PubMedGoogle ScholarCrossref 3.Bartlett Дж. Г. Дауэлл SFMandell LAFile TM Младший Мушер DMFine MJ Общество инфекционных заболеваний Америки, Практическое руководство по ведению внебольничной пневмонии. Clin Infect Dis 2000; 31347-382PubMedGoogle ScholarCrossref 4.Mandell LAMarrie Т.Дж.Гроссман RFChow AWHyland RH Канадская рабочая группа по внебольничной пневмонии, Канадские рекомендации по начальному ведению внебольничной пневмонии: обновленные данные Канадского общества по инфекционным заболеваниям и Канадского торакального общества на основе фактических данных. Clin Infect Dis 2000; 31383-421PubMedGoogle ScholarCrossref 5.Oosterheert JJBonten MJMHak Эшнейдер MMHoepelman И.М. Насколько убедительны доказательства рекомендуемого эмпирического лечения антимикробными препаратами пациентов, госпитализированных по поводу внебольничной пневмонии? систематический обзор. J Antimicrob Chemother 2003; 52555-563 PubMedGoogle ScholarCrossref 6. Waterrer GWSomes GWWunderink Монотерапия RG может быть неоптимальной при тяжелой бактериемической пневмококковой пневмонии. Arch Intern Med 2001; 1611837-1842PubMedGoogle ScholarCrossref 7.Martinez JAHorcajada JPAlmela M и другие. Добавление макролида к эмпирической схеме приема антибиотиков на основе β-лактама связано с более низкой внутрибольничной смертностью у пациентов с бактериемической пневмококковой пневмонией. Clin Infect Dis 2003; 36389-395PubMedGoogle ScholarCrossref 8. Глисон PPMeehan TPFine Ю.М.Галуша DHFine MJ Связь между начальной антимикробной терапией и медицинскими результатами для госпитализированных пожилых пациентов с пневмонией. Arch Intern Med 1999; 15-2572PubMedGoogle ScholarCrossref 9. Йохансен HKJensen TGDessau РБЛундгрен Б.Фримодт-Мёллер N Антагонизм между пенициллином и эритромицином против Streptococcus pneumoniae in vitro и in vivo. J Antimicrob Chemother 2000; 46973-980PubMedGoogle ScholarCrossref 10.Fine MJSmith MACarson CA и другие. Прогноз и исходы пациентов с внебольничной пневмонией. JAMA 1996; 275134-141PubMedGoogle ScholarCrossref 11.Файл TMMandell Л.А. Какая оптимальная противомикробная терапия при бактериемической пневмококковой пневмонии? Clin Infect Dis 2003; 36396-398PubMedGoogle ScholarCrossref 12.Alderson PedGreen SedHiggins JPTed Смещение отбора: Справочник Кокрановских обозревателей 4.2.2 [обновлено в декабре 2003 г.]. Раздел 6.3 Кокрановская библиотека [база данных на диске и компакт-диске]. Чичестер, Англия, John Wiley & Sons Inc, 2004; (выпуск 1) Google Scholar 13.Шульц К.Ф.Халмерс IHayes Р.Дж.Альтман Д.Г. Эмпирические доказательства систематической ошибки: параметры методологического качества, связанные с оценками эффектов лечения в контролируемых исследованиях. JAMA 1995; 273408-412PubMedGoogle ScholarCrossref 14.Ailani Р.К.гастя Г.А.илани РКМукунда Б.Н.Шекар R Доксициклин — это экономичная терапия для госпитализированных пациентов с внебольничной пневмонией. Arch Intern Med 1999; 159266-270PubMedGoogle ScholarCrossref 15.Обье MLode Х.Гиалдрони-Грасси грамм и другие. Спарфлоксацин для лечения внебольничной пневмонии: анализ объединенных данных двух исследований. J Antimicrob Chemother 1996; 37 ((Suppl A)) 73-82PubMedGoogle ScholarCrossref 16. Доновиц GRBrandon MLSalisbury JP и другие. Сравнение спарфлоксацина и цефаклора в лечении пациентов с внебольничной пневмонией: рандомизированное, двойное маскированное, сравнительное, многоцентровое исследование. Clin Ther 1997; 19936-953PubMedGoogle ScholarCrossref 17.Fass RJPlouffe Дж. Ф. Рассел JA Внутривенный / пероральный ципрофлоксацин против цефтазидима в лечении серьезных инфекций. Am J Med 1989; 87164S- 168SPubMedGoogle ScholarCrossref 18.File Т.М.Сегрети JDunbar L и другие. Многоцентровое рандомизированное исследование, сравнивающее эффективность и безопасность внутривенного и / или перорального левофлоксацина по сравнению с церфтриаксоном и / или цефуроксимаксетилом при лечении взрослых с внебольничной пневмонией. Противомикробные агенты Chemother 1997; 411965–1972PubMedGoogle Scholar19.Fink М.П.Снидман Д.Р.Нидерман РС и другие. Исследовательская группа по тяжелой пневмонии, Лечение тяжелой пневмонии у госпитализированных пациентов: результаты многоцентрового рандомизированного двойного слепого исследования по сравнению внутривенного ципрофлоксацина с имипенем-циластатином. Противомикробные агенты Chemother 1994; 38547-557PubMedGoogle ScholarCrossref 20.Fong IWLaforge JDubois JSmall Д.Гроссман Р.Захари R Канадская исследовательская группа по бронхиту, Кларитромицин против цефаклора при инфекциях нижних дыхательных путей. Clin Invest Med 1995; 18131-138PubMedGoogle Scholar21.Hoepelman AISips АПван Хелмонд JL и другие. Простое слепое сравнение трехдневного лечения острых инфекций нижних дыхательных путей азитромицином и десятидневным ко-амоксиклавом. J Antimicrob Chemother 1993; 31 ((Suppl E)) 147-152PubMedGoogle ScholarCrossref 22.Хаджотия RDrlicek MVetter N Сравнительное исследование офлоксацина и амоксициллина / клавуланата у госпитализированных пациентов с инфекциями нижних дыхательных путей. J Antimicrob Chemother 1990; 26 ((Suppl D)) 83-91PubMedGoogle ScholarCrossref 23.Kinasewitz GWood RG Азитромицин против цефаклора в лечении острой бактериальной пневмонии. Eur J Clin Microbiol Infect Dis 1991; 10872-877PubMedGoogle ScholarCrossref 24.Krumpe PECohn SGarreltes J и другие. Группа исследования ципрофлоксацина, Внутривенная и пероральная моно- или комбинированная терапия при лечении тяжелых инфекций: сравнение ципрофлоксацина со стандартной терапией антибиотиками. J Antimicrob Chemother 1999; 43 ((Suppl A)) 117-128PubMedGoogle ScholarCrossref 25.Leophonte PVeyssier P Левофлоксацин в лечении внебольничной пневмококковой пневмонии [на французском языке]. Presse Med 1999; 281975-1979PubMedGoogle Scholar26.Levine DMcNeil Плернер SA Рандомизированное двойное слепое сравнительное исследование внутривенного введения ципрофлоксацина и цефтазидима при лечении серьезных инфекций. Am J Med 1989; 87 ((Suppl 5A)) 160S- 163SPubMedGoogle ScholarCrossref 27.Lode HWiley RHoffken грамм и другие. Проспективное рандомизированное контролируемое исследование ципрофлоксацина по сравнению с имипенем-циластатином при тяжелых клинических инфекциях. Антимикробные агенты Chemother 1987; 311491-1496PubMedGoogle ScholarCrossref 28.Lode HAubier MPortier Хортквист Спарфлоксацин в качестве альтернативы стандартной терапии внебольничной бактериемической пневмококковой пневмонии. Clin Microbiol Infect 1998; 4135-143PubMedGoogle ScholarCrossref 29.Lode HMagyar PMuir JFLoos UKleutgens K Международная группа по изучению гатифлоксацина, Гатифлоксацин перорально один раз в день по сравнению с коамоксиклавом три раза в день в лечении пациентов с внебольничной пневмонией. Clin Microbiol Infect 2004; 10512-520PubMedGoogle ScholarCrossref 30.Mouton YBeuscart Клерой Оджана FCharrel JGroupe Multicentrique, Оценка ципрофлоксацина по сравнению с амоксициллином + клавулановой кислотой или эритромицином для эмпирического лечения внебольничной пневмонии [на французском языке]. Pathol Biol (Париж) 1991; 3934-37PubMedGoogle Scholar31.O’Doherty BDutchman DAPettit RMaroli Рандомизированное двойное слепое сравнительное исследование грепафлоксацина и амоксициллина в лечении пациентов с внебольничной пневмонией. J Antimicrob Chemother 1997; 40 ((Suppl A)) 73-81PubMedGoogle ScholarCrossref 32. Павлин JE JrPegram SPWeber SFLeone PA Проспективное рандомизированное сравнение последовательного внутривенного и последующего перорального введения ципрофлоксацина с внутривенным введением цефтазидима при лечении серьезных инфекций. Am J Med 1989; 87185S- 190SPubMedGoogle ScholarCrossref 33.Plouffe Дж. Ф. Герберт MTFile TM Младший и другие. Офлоксацин по сравнению со стандартной терапией при лечении внебольничной пневмонии, требующей госпитализации. Противомикробные агенты Chemother 1996; 401175-1179PubMedGoogle Scholar34.Rahav GFidel JGibor Ю.Шапиро M Азитромицин в сравнении с сравнительной терапией для лечения внебольничной пневмонии. Int J Antimicrob Agents 2004; 24181-184PubMedGoogle ScholarCrossref 35.Сиами Г.А.Уилкинс WTBess DTChristman JW Сравнение ципрофлоксацина с имипенемом при лечении тяжелой пневмонии у госпитализированных гериатрических пациентов. Наркотики 1995; 49 ((дополнение 2)) 436- 438PubMedGoogle ScholarCrossref 36.Sifuentes-Osornio JMacias А.А.миева РИРамос Аруис-Паласиос GM Внутривенное введение ципрофлоксацина и цефтазидима при серьезных инфекциях: проспективное контролируемое клиническое исследование с ослеплением третьей стороной. Am J Med 1989; 87202S- 205SPubMedGoogle ScholarCrossref 37.Snydman DFink FNiederman MReinhart H Лечение тяжелой пневмонии у госпитализированных пациентов: результаты многоцентрового исследования по сравнению ципрофлоксацина внутривенно с имипенемом / циластатином. Наркотики 1995; 49 ((дополнение 2)) 439-441PubMedGoogle ScholarCrossref 38. Stocks JMWallace RJ Младший Гриффит DEGarcia JGKohler РБ Офлоксацин при внебольничных инфекциях нижних дыхательных путей: сравнение с амоксициллином или эритромицином. Am J Med 1989; 8752S- 56SPubMedGoogle ScholarCrossref 39.Torres Амуир Дж. Ф. Коррис п и другие. Эффективность перорального моксифлоксацина в стандартной терапии первой линии при внебольничной пневмонии. Eur Respir J 2003; 21135-143PubMedGoogle ScholarCrossref 40.Trenholme GMSchmitt BASpear Ю.Гваздинскас LC Рандомизированное исследование внутривенного / перорального применения ципрофлоксацина в сравнении с цефтазидимом при лечении пациентов больниц и домов престарелых с инфекциями нижних дыхательных путей. Am J Med 1989; 87116S- 118SPubMedGoogle ScholarCrossref 41.Wollschlager CMRaoof SKhan ФАГуарнери JJLaBombardi ВАфзал Q Контролируемое сравнительное исследование ципрофлоксацина и ампициллина при лечении бактериальных инфекций дыхательных путей. Am J Med 1987; 82164-168PubMedGoogle Scholar42.Jardim JRRico Gde la Roza C и другие. Grupo de Estudio Latinoamericano CAP, Сравнение моксифлоксацина и амоксициллина в лечении внебольничной пневмонии в Латинской Америке: результаты многоцентрового клинического исследования [на испанском языке]. Arch Bronconeumol 2003; 39387-389PubMedGoogle ScholarCrossref 43.Allegra LBerni FBoisisio E и другие. Эффективность комбинации тейкопланин-ципрофлоксацин при внебольничной пневмонии высокого риска: сравнение с цефтриаксоном в многоцентровом исследовании. Internista 1995; 3139-43Google Scholar 44.Johnson RH Последовательное внутривенное / пероральное введение ципрофлоксацина по сравнению с парентеральным цефтриаксоном при лечении госпитализированных пациентов с внебольничной пневмонией. Infect Dis Clin Pract 1996; 5265-272Google Scholar45.Lode HWiley EOlschewski п и другие. Проспективные рандомизированные клинические испытания новых хинолонов в сравнении с бета-лактамными антибиотиками при инфекциях нижних дыхательных путей. Scand J Infect Dis Suppl 1990; 6850-55PubMedGoogle Scholar46.Aubier MVerster RRegamey CGeslin PVercken JBSparfloxacin European Study Group, Спарфлоксацин один раз в день по сравнению с высокими дозами амоксициллина при лечении внебольничной пневмонии с подозрением на пневмококк у взрослых. Clin Infect Dis 1998; 261312-1320PubMedGoogle ScholarCrossref 47.Bohte Рван’т Воут JWLobatto S и другие. Эффективность и безопасность азитромицина по сравнению с бензилпенициллином или эритромицином при внебольничной пневмонии. Eur J Clin Microbiol Infect Dis 1995; 14182-187PubMedGoogle ScholarCrossref 48.Carbon CLephonte PPetitpretz PChauvin JPHazebroucq J Эффективность и безопасность темафлоксацина по сравнению с амоксициллином у госпитализированных взрослых с внебольничной пневмонией. Антимикробные агенты Chemother 1992; 36833-839 PubMedGoogle ScholarCrossref 49.Chuard CRegamey C Эффект и переносимость офлоксацина при бронхолегочных инфекциях по сравнению с амоксициллином [на немецком языке]. Schweiz Med Wochenschr 1989; 11-1916PubMedGoogle Scholar50.Feldman CWhite HO’Grady Дж. Флиткрофт ABriggs ARichards G Открытое рандомизированное многоцентровое исследование, сравнивающее безопасность и эффективность ситафлоксацина и имипенема / циластатина при внутривенном лечении госпитализированных пациентов с пневмонией. Int J Antimicrob Agents 2001; 17177-188PubMedGoogle ScholarCrossref 51.Fourrier FChopin CLestavel PhSavage C Первоначальная антибиотикотерапия при тяжелых бактериальных бронхопневмопатиях: рандомизированное исследование нового хинолона: пефлоксацина [на французском языке]. Presse Med 1986; 151240PubMedGoogle Scholar52.Genne DSiegrist HHJanin-Jaquat Bde Torrente Кларитромицин в сравнении с амоксициллин-клавулановой кислотой в лечении внебольничной пневмонии. Eur J Clin Microbiol Infect Dis 1997; 16783-788PubMedGoogle ScholarCrossref 53.Gleadhill ICFerguson WPLowry RC Эффективность и безопасность ципрофлоксацина у пациентов с респираторными инфекциями по сравнению с амоксициллином. J Antimicrob Chemother 1986; 18 ((Suppl D)) 133-138PubMedGoogle Scholar 54. Хирата-Дулас CAStein DJGuay DRGruninger RPPeterson PK. Рандомизированное исследование ципрофлоксацина по сравнению с цефтриаксоном в лечении инфекций нижних дыхательных путей, приобретенных в домашних условиях. J Am Geriatr Soc 1991; 39979-985PubMedGoogle Scholar55.Kalbermatter VBagilet DDiab М.Явкин E Пероральный левофлоксацин в сравнении с внутривенным цефтриаксоном и амоксициллином / клавулановой кислотой при лечении внебольничной пневмонии, требующей госпитализации [на испанском языке]. Med Clin (Barc) 2000; 115561-563PubMedGoogle ScholarCrossref 56.Khan ФАБасир R Последовательное внутривенно-пероральное введение ципрофлоксацина по сравнению с цефтазидимом при серьезных бактериальных инфекциях дыхательных путей. Сундук 1989; 96528-537PubMedGoogle ScholarCrossref 57.Kobayashi ХТакамура KKono K и другие. Сравнение DL-8280 и амоксициллина при лечении инфекций дыхательных путей [на японском языке]. Kansenshogaku Zasshi 1984; 58525-555PubMedGoogle Scholar58.Leophonte PFile Фельдман C Гемифлоксацин один раз в день в течение 7 дней по сравнению с амоксициллином / клавулановой кислотой трижды в день в течение 10 дней для лечения внебольничной пневмонии с подозрением на пневмококковое происхождение. Respir Med 2004; 98708-720PubMedGoogle ScholarCrossref 59.Lode HGarau JGrassi C и другие. Лечение внебольничной пневмонии: рандомизированное сравнение спарфлоксацина, амоксициллин-клавулановой кислоты и эритромицина. Eur Respir J 1995; 81999-2007PubMedGoogle ScholarCrossref 60.Miki FSaito ATomizawa M и другие. Сравнительное исследование эффективности эноксацина и амоксициллина при бактериальной пневмонии двойным слепым методом [на японском языке]. Kansenshogaku Zasshi 1984; 581083-1133PubMedGoogle Scholar61.Norrby SRPetermann WWillcox ПАВеттер Н.С.алевски E Сравнительное исследование левофлоксацина и цефтриаксона в лечении госпитализированных пациентов с пневмонией. Scand J Infect Dis 1998; 30397-404PubMedGoogle ScholarCrossref 62.Peterson PKStein DGuay DR и другие. Проспективное исследование инфекций нижних дыхательных путей в программе дома престарелых с расширенным уходом: потенциальная роль перорального ципрофлоксацина. Am J Med 1988; 85164-171PubMedGoogle ScholarCrossref 63.Petitpretz Паперть PMarel MMoita Юруэта JCAP5 Moxifloxacin Study Group, Пероральный моксифлоксацин против амоксициллина в высоких дозах в лечении внебольничной пневмонии с подозрением на пневмококковую пневмонию легкой и средней степени тяжести у взрослых. Сундук 2001; 119185-195PubMedGoogle ScholarCrossref 64.Rizzato GAllegra Итальянская исследовательская группа LMulticentre (координируется Centro Thorax), Эффективность и переносимость комбинации тейкопланин-ципрофлоксацин при тяжелой внебольничной пневмонии: сравнение с цефтриаксоном в многоцентровом итальянском исследовании. Clin Drug Invest 1997; 14337-345Google ScholarCrossref 65.Romanelli GCravarezza PPozzi А и другие. Карбапенемы в лечении тяжелой внебольничной пневмонии у госпитализированных пациентов пожилого возраста: сравнительное исследование со стандартной терапией. J Chemother 2002; 14609-617PubMedGoogle ScholarCrossref 66.Tremolieres Фде Кок FPluck NDaniel R Тровафлоксацин по сравнению с высокими дозами амоксициллина (1 г три раза в день) при лечении внебольничной бактериальной пневмонии. Eur J Clin Microbiol Infect Dis 1998; 17447-453PubMedGoogle ScholarCrossref 67.Vanderdonckt J Сравнение пефлоксацина с цефтазидимом при тяжелых бронхолегочных инфекциях. J Antimicrob Chemother 1990; 26 ((дополнение B)) 111-116PubMedGoogle ScholarCrossref 68.Vogel FLode H Использование темафлоксацина перорально по сравнению с парентеральным цефалоспорином у госпитализированных пациентов с пневмонией. J Antimicrob Chemother 1991; 28 ((Suppl C)) 81-86PubMedGoogle ScholarCrossref 69.Zeluff BJLowe PKoorhof HJGentry LO Оценка рокситромицина (RU-965) по сравнению с цефрадином при пневмококковой пневмонии. Eur J Clin Microbiol Infect Dis 1988; 769-71PubMedGoogle ScholarCrossref 71.Fine MJAuble TEYealy DM и другие. Правило прогноза для выявления пациентов с внебольничной пневмонией из группы низкого риска. N Engl J Med 1997; 336243-250PubMedGoogle ScholarCrossrefВнебольничная пневмония: клинический диагностический подход
РЕЗЮМЕ: Перед началом обследования на внебольничную пневмонию (ВП) обязательно исключите неинфекционные имитации.Снимок грудной клетки — чрезвычайно важный диагностический инструмент при подозрении на ВП. Поскольку как зоонозные, так и незоонозные атипичные ВП характеризуются характерными внелегочными проявлениями, предположительный диагноз может быть поставлен на основании характера поражения органов. Клинический синдромный диагноз важен, чтобы избежать «ружья» лабораторных исследований. Обоснование этого подхода состоит в том, чтобы исключить неинфекционные имитации ВП, подтвердить диагноз ВП и дифференцировать типичные ВП от атипичных.
Ключевые слова: внебольничная пневмония, болезнь легионеров
Пневмония — одна из наиболее частых медицинских проблем, с которыми сталкивается в клинической практике, и одна из ведущих причин смертности от инфекционных заболеваний во всем мире. Патогенез внебольничной пневмонии (ВП) включает вдыхание легочного патогена; Тяжесть пневмонии зависит от размера инокулята, вирулентности организма и адекватности защитных сил пациента.
Пневмония может быть классифицирована в зависимости от того, где она была приобретена, то есть была ли она приобретена в сообществе, в доме престарелых или в больнице. Кроме того, если пневмония ограничивается только легкими и не имеет внелегочных проявлений, ее называют типичной бактериальной ВП. В конечном итоге, если у пациента ВБП сочетается с внелегочными данными, считается, что у пациента атипичная ВП. Если идентифицирован организм, вызывающий типичную или атипичную ВП, то ВП описывается как по его типу, так и по возбудителю — например, типичная ВП, вызванная Streptococcus pneumoniae , или атипичная ВП, вызванная Legionella pneumophila . 1-5 Клинически и эпидемиологически атипичные ВП подразделяются на 2 группы: зоонозные атипичные и незоонозные атипичные ВП. Незоонозные ВП вызываются видами Legionella , Chlamydophila pneumoniae, или Mycoplasma pneumoniae . К зоонозным атипичным ВП относятся лихорадка Ку, туляремия и орнитоз (Таблица 1) . 2,6-9 В этом обзоре клинический диагностический подход заключается в дифференциации типичных и атипичных ВП.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ КАП
У большинства пациентов с ВП, являющихся иммунокомпетентными взрослыми, наблюдается лихорадка и озноб, сопровождающиеся различными легочными симптомами, включая кашель, выделение мокроты, плевритную боль в груди и одышку. Кроме того, пациенты с атипичной ВП имеют различные патоген-зависимые внелегочные данные (Таблицы 2 и 3) . 1-5 Иногда у пациентов с ВП может наблюдаться осложнение пневмонии, например эмпиема.Кроме того, ВП может спровоцировать застойную сердечную недостаточность (ЗСН), острый инфаркт миокарда, почечную недостаточность или легочную недостаточность. 1,2
MIMICS OF CAP
Перед тем, как начать обследование на ВП, врач должен исключить неинфекционные имитаторы. Некоторые неинфекционные заболевания могут проявляться лихорадкой, легочными симптомами и легочными инфильтратами, обнаруженными при рентгенографии грудной клетки, которые могут имитировать ВП.Снимок грудной клетки — чрезвычайно важный диагностический инструмент при подозрении на ВП. Снимок грудной клетки не только подтверждает наличие пневмонии, но также может указывать на неинфекционную имитацию ВП на основе характера и распределения легочных инфильтратов на рентгенограмме. 2
Заболевания, которые, скорее всего, имитируют ВП, — это ХСН, бронхогенная карцинома, саркоидоз, гиперчувствительный пневмонит, лекарственная болезнь легких и облитерирующий бронхиолит с организуемой пневмонией.Системная красная волчанка, пневмонит и саркоидоз также являются частыми имитаторами ВП. Пациенты с системными заболеваниями с легочными проявлениями, такими как системная красная волчанка, саркоидоз и ХСН, обычно имеют анамнез или внелегочные данные, указывающие на основное системное заболевание (Таблица 4) . 10-17 Когда снимок грудной клетки предполагает, что инфильтраты могут быть вызваны ВП, другие данные часто указывают на специфический патоген ВП — например, инфильтрат правой нижней доли с легким или умеренным выпотом правой нижней доли, вероятно, вызван Haemophilus influenzae. 2-5
СЛАБЫЕ ИЛИ ОТ умеренного до тяжелого
Клиническая тяжесть ВП является функцией патогена, лежащей в основе сердечно-легочной функции и нарушенным иммунным ответом хозяина. С точки зрения степени тяжести, связанной с патогеном, болезнь легионера, при прочих равных условиях, вызывает более тяжелую ВБП, чем инфекция Moraxella catarrhalis . Однако у пациента с хронической обструктивной болезнью легких с ограниченным резервом легких инфекция M catarrhalis может проявляться как тяжелая ВП.Точно так же ВП у хозяев с нарушенной функцией селезенки (снижение гуморального иммунитета / функция В-лимфоцитов) часто бывает тяжелой. 2,18,19
С клинической точки зрения полезно помнить, что тяжелая ВП чаще всего возникает из-за факторов хозяина, таких как сердечная, легочная и иммунная дисфункция, а не из-за вирулентности патогена как такового. Клиническая картина тяжелой ВП должна побудить к тщательной оценке этих факторов хозяина, чтобы учесть тяжесть пневмонии (, таблица 5, ).Вирусные ВП часто бывают тяжелыми даже у нормальных хозяев, поскольку, за исключением аденовирусных ВП, они обычно диффузные и часто приводят к тяжелой гипоксемии. 20-25
Лечение тяжелой ВП такое же, как и лечение нетяжелой ВП, поскольку терапия основана на предполагаемом патогене, а не на сопутствующих заболеваниях. 1,2
(продолжение статьи на следующей странице)
ТИПИЧНЫЕ ПАТОГЕНЫ КЕПКИ
Наиболее распространенными легочными патогенами, вызывающими ВП, являются S pneumoniae , H influenzae и M. catarrhalis .Кроме того, анаэробные бактерии полости рта вызывают аспирационную пневмонию. Нечастые причины ВП включают, среди прочего, стрептококки группы А ( Streptococcus pyogenes ) и Escherichia coli . Важно отметить, что Klebsiella pneumoniae проявляется как ВП только у пациентов с алкогольным циррозом печени. Pseudomonas aeruginosa ВП встречается практически только у пациентов с хроническими бронхоэктазами или муковисцидозом. Пациенты с фебрильной нейтропенией, которые проходят химиотерапию, могут иметь бактериемию P aeruginosa , но не иметь P aeruginosa CAP. 1-3
Золотистый стафилококк метициллин-чувствительной или метициллин-резистентной разновидностей не вызывает ВП. Однако метициллин-чувствительная или резистентная инфекция S aureus может возникать одновременно с ВП гриппа или с гриппоподобным заболеванием. 2,19 За исключением этих исключений для практических целей, диагностический подход должен быть направлен на дифференциацию S pneumoniae от H influenzae и обоих из M catarrhalis микробиологическими средствами, такими как окрашивание по Граму и / или посев. посева мокроты и крови (Таблицы 6 и 7) . 1-5
Диагноз типичных бактериальных ВП в основном микробиологический. Streptococcus pneumoniae также может быть идентифицирован посевом из крови или плевральной жидкости или тестированием мочи на антигенурию на S pneumoniae. С M catarrhalis CAP посевы крови крайне редки, и диагноз зависит от посева микроорганизма из мокроты в соответствующих клинических условиях, таких как обострение хронического бронхита CAP.Однако типичные патогены также предоставляют множество радиологических и других ключей, которые могут привести к определенному этиологическому диагнозу. Haemophilus influenzae, , как S pneumoniae, часто является бактериемическим, и посев крови часто обеспечивает специфический этиологический диагноз ВП, вызванного этими патогенами. 26-31
Streptococcus pneumoniae CAP. Начало пневмококковой пневмонии внезапное, протекает с высокой температурой (102 ° F или выше) и однократным дрожащим ознобом, за которым следует продуктивный кашель (гнойная мокрота) с плевритической болью в груди или без нее.Бактериемия возникает в 75% случаев. Пациенты с аспленией особенно уязвимы для инфекции S pneumoniae 1-3 и могут иметь тяжелый пневмококковый сепсис. Снимки грудной клетки обычно показывают сегментарную / долевую консолидацию правой нижней доли или воздушную бронхограмму. Плевральная реакция не является чем-то необычным для S pneumoniae, , а эмпиема развивается примерно в 1–2% случаев. Плевральный выпот от умеренного до большого противоречит диагнозу инфекции S pneumoniae . Streptococcus pneumoniae CAP не вызывает кавитации и преимущественно поражает правую нижнюю долю. 1-5,32,33
Haemophilus influenzae CAP. У взрослых типичные симптомы H influenzae CAP включают подострое начало лихорадки с ознобом или без него и продуктивный кашель. Снимки грудной клетки продемонстрируют очаговую бронхопневмонию (чаще всего у взрослых) или односторонний фокальный сегментарный / долевой инфильтрат правой нижней доли (наиболее частое место) без кавитации.Плевральный выпот умеренного или умеренного размера (экссудативный) на стороне инфильтрата типичен, а эмпиема — редко. 1-3
Moraxella (Branhamella) catarrhalis CAP. Часто начало M catarrhalis CAP обычно подострое и следует за острым обострением хронического бронхита. Moraxella catarrhalis ВП появляется при продуктивном кашле и гнойной мокроте; озноб нечасто. На снимках грудной клетки обычно наблюдается уплотнение, наложенное на признаки хронической обструктивной болезни легких, а кавитация и плевральный выпот встречаются редко. 4,5
ЗООНОТИЧЕСКИЙ И НЕЗОНОТИЧЕСКИЙ АТИПИЧНЫЙ КРЫШКА
Зоонозные атипичные ВП. Атипичные возбудители ВП могут быть классифицированы как зоонозные или незоонозные. Зоонозные ВП, вызванные лихорадкой Ку, пситтакозом или туляремией, не являются случайными событиями, они локализованы эпидемиологически и всегда связаны с недавним контактом с соответствующим переносчиком. Пациенты не получают зоонозную ВП случайно или от других. Если у пациента есть ВП с внелегочными данными, врач должен определить недавний анамнез тесного контакта с переносчиками инфекции.Зоонозные атипичные ВП, вызванные орнитозом, туляремией или лихорадкой Ку, диагностируются серологически. Если есть подозрение на наличие зоонозных патогенов, образцы должны быть отправлены в лабораторию , а не , поскольку они представляют биологическую опасность для персонала лаборатории. Если соответствующий анамнез контактов с переносчиками отрицательный, врач может предположить, что у пациента нет зоонозной атипичной ВП. 2,9,31,34-38
Незоонозные атипичные ВП. Если анамнез зоонозных переносчиков отрицательный, врач должен сосредоточиться на дифференциации или идентификации видов Legionella от C pneumoniae и обоих видов от M pneumoniae .Как и в случае незоонозных атипичных ВП, диагноз обычно серологический для видов Legionella , M pneumoniae, и C pneumoniae . Диагноз «болезнь легионера» может быть подтвержден повышенными титрами сыворотки крови. Инфекция Legionella pneumophila также может быть диагностирована с помощью анализа мочи на антиген. Однако следует помнить, что мочевой антиген Legionella тестирует только L pneumophila (серогруппы 01-06), но не обнаруживает виды Legionella , которые не относятся к этой серогруппе или виду. 2,3,6-9,39,40
Mycoplasma pneumoniae CAP. Начало M pneumoniae CAP подострое с характерным сухим или непродуктивным кашлем, который длится несколько недель и сопровождается субфебрильной лихорадкой и ознобом с легкой миалгией или без нее. Другие данные, указывающие на M pneumoniae CAP, включают боль в горле (неэкссудативный фарингит), буллезный мирингит, средний отит, ринорею и / или водянистый жидкий стул или диарею. Против диагноза M pneumoniae CAP являются высокая температура (выше 102 ° F), относительная брадикардия, ларингит, боль в животе, повышенный уровень глутаминовой щавелевоуксусной трансаминазы (SGOT) и сывороточной глутаминовой пировиноградной трансаминазы (SGPT) или низкий уровень сыворотки крови. уровень фосфора.Снимки грудной клетки покажут нечеткие односторонние инфильтраты без плеврального выпота, уплотнения или кавитации. 1,2,6-9,41-45
Chlamydophila (Chlamydia) pneumoniae CAP. Chlamydophila pneumoniae CAP представляет собой болезнь, подобную « Mycoplasma », за исключением того, что часто присутствует охриплость голоса. Температура тела обычно составляет 102 ° F или выше, и относительной брадикардии нет. Снимки грудной клетки покажут односторонний нечеткий инфильтрат без уплотнения, кавитации или плеврального выпота. 2,46,47
Болезнь легионеров. Большинство пациентов с Legionella CAP нуждаются в госпитализации, так как Legionella CAP более серьезна, чем M pneumoniae или C pneumoniae CAP. Его начало обычно острое, протекает с высокой температурой (102 ° F или выше) и относительной брадикардией. Нередки случаи миалгии и озноба. Legionella CAP имеет характерную картину внелегочных проявлений. Legionella CAP можно заподозрить при ухудшении или отсутствии реакции на терапию бета-лактамом.
На снимках грудной клетки появление Legionella не является диагностическим, но поведение инфильтратов на снимках грудной клетки, отмеченное асимметричными и быстро прогрессирующими инфильтратами, характерно для болезни легионера. Долевого пристрастия нет, обычно двустороннее поражение. Консолидация и плевральный выпот не редкость, но кавитация бывает редко. Часто наблюдается спутанность сознания, водянистая диарея, боль в животе, относительная лимфопения, легкое или временное повышение SGOT / SGPT, раннее или временное снижение уровня фосфора в сыворотке, сильно повышенный уровень ферритина (более чем в 2 раза выше нормы), сильно повышенное оседание эритроцитов. скорость (выше 100 мм / ч), повышенный уровень креатинфосфокиназы и повышенный уровень С-реактивного белка (выше 30 мг / дл) (, таблица 8, ). 2,48-56
КЛИНИЧЕСКИЙ СИНДРОМ-ДИАГНОСТИЧЕСКИЙ ПОДХОД
Поскольку как зоонозные, так и незоонозные атипичные ВП характеризуются отличительными паттернами внелегочных проявлений, предположительный диагноз может быть поставлен на основании паттерна вовлечения каждого из этих организмов в организм. Хотя отдельные результаты не являются специфическими и частично совпадают с результатами для других патогенов, когда результаты объединены вместе, синдромный предположительный диагноз почти всегда возможен.Хотя не все пациенты имеют все характерные признаки каждого атипичного возбудителя ВП, почти всегда имеется достаточное количество, на котором можно основывать предположительный клинический синдромный диагноз. Вирусные ВП, особенно ВП гриппа, имеют отличительную клиническую картину (Таблица 9) . 2,6,7,48,56
Клинический синдромный диагноз важен для того, чтобы избежать «ружья» лабораторных исследований. Клинический синдромный диагноз предполагает наиболее вероятный патоген и, что важно, исключает другие патогены ВП из дальнейшего диагностического рассмотрения.Например, для пациента с незоонозной атипичной ВП, у которого имеется необъяснимое иным образом умеренное повышение сывороточной трансаминазы, C pneumoniae и M pneumoniae практически исключены, потому что они редко, если вообще когда-либо, включают печень. Напротив, трансаминит, вызванный болезнью легионеров, является настолько частым явлением, что необъяснимое иначе легкое или умеренное повышение уровня трансаминаз в сыворотке при незоонозной атипичной ВП должно указывать на диагноз болезни легионера. 2,9,47-56
ЭМПИРИЧЕСКАЯ ТЕРАПИЯ ЗАВИСИТ ОТ ДИАГНОСТИКИ
Обоснование клинического синдромного диагностического подхода состоит в том, чтобы исключить неинфекционные имитации ВП, подтвердить диагноз ВП и дифференцировать типичные ВП от атипичных. Типичные ВП можно лечить бета-лактамом, доксициклином или «респираторным хинолоном». Если у пациента есть атипичная ВП, врач может лечить его доксициклином или респираторным хинолоном.Любой из них эффективен как против зоонозных, так и незоонозных причин атипичной ВП. Однако при атипичных ВП проблема заключается не в выборе подходящей эмпирической терапии, а в попытке дифференцировать и идентифицировать атипичный патоген, ответственный за ВП. Для этого клиницист полагается на различные подсказки из анамнеза, физического осмотра и неспецифических лабораторных тестов. За счет сужения диагностических возможностей упрощается лечение атипичных ВП, что позволяет поставить точный предполагаемый рабочий диагноз, который послужит основой для определения соответствующей эмпирической антибактериальной терапии. 1–4
СПРАВОЧНАЯ ИНФОРМАЦИЯ:
1. Marrie TJ (ed). Внебольничная пневмония . Нью-Йорк, Нью-Йорк: Kluwer Academic / Plenum; 2001.
2. Cunha BA. Основные сведения о пневмонии (3-е изд.). Садбери, Массачусетс: Джонс и Бартлетт; 2010.
3. Karetzky M, Cunha BA, Brandstetter RD. Пневмонии . Нью-Йорк, Нью-Йорк: Спрингер; 1993.
4. Левисон МЭ (ред.). Пневмонии . Бостон, Массачусетс: Джон Райт ПСЖ; 1984.
5. Kauffman RS. Вирусная пневмония. В: Pennington JE. Респираторные инфекции: диагностика и лечение (3-е изд.) Нью-Йорк, Нью-Йорк: Raven Press; 1994: 515-532.
6. Кунья Б.А., Квинтилиани Р. Атипичные пневмонии, диагностический и терапевтический подход. Postgrad Med. 1979; 66: 95-102.
7. Cunha BA, Ortega AM. Атипичная пневмония. Дополнительные легочные ключи указывают путь к диагностике.
Postgrad Med. 1996; 99: 123-128.
8. Cunha BA. Внелегочные проявления внебольничных пневмоний. Сундук. 1998;
112: 945.
9. Cunha BA. Атипичные пневмонии: клинический диагноз и значение. Clin Microbiol Infect 2006; 12 (приложение 3): 12-24.
10. Brandstetter RD. Легочные заболевания, имитирующие инфекционную пневмонию. В: Karetzky M, Cunha BA, Brandstetter RD (ред.). Пневмонии . Нью-Йорк, Нью-Йорк: Спрингер; 1993: 277-290.
11. Cunha BA. Подводные камни в диагностике пневмонии. В: Karetzky M, Cunha BA, Brandstetter RD (ред.). Пневмонии . Нью-Йорк, Нью-Йорк: Спрингер; 1993: 278-312.
12. Boermsa WG, Daniels JM, Lowernberg A, et al. Надежность рентгенологических данных и связь с этиологическими факторами внебольничной пневмонии. Respir Med. 2006; 100: 926-932.
13. Rome L, Murali G, Lippmann M. Неразрешающая пневмония и имитаторы пневмонии. Мед Клин Норт Ам . 2001; 85: 1511-1530.
14. Ward E, Rog J. Облитерирующий бронхиолит, организующий пневмонию, имитирующую внебольничную пневмонию. J Am Board Fam Pract . 1998; 11: 41-45.
15. Lynch JP III, Sitrin RG. Неинфекционные имитации внебольничной пневмонии. Заражение семенами респира . 1993; 8: 14-45.
16. Cunha BA, Syed U, Mikail N. Бронхоальвеолярная карцинома (аденокарцинома), имитирующая рецидивирующую бактериальную пневмонию, приобретенную сообществом. Сердце легкое. 2012; 41: 83-86.
17. Алвес душ Сантуш Дж. У., Торрес А., Мишель Г. Т. и др. Неинфекционные и необычные инфекционные имитаторы внебольничной пневмонии. Respir Med. 2004; 98: 488-494.
18. Серавалли Л., Зендер Х., Дженн Д. Тяжелая внебольничная пневмония у взрослых: от диагностики до интенсивной терапии. Рев Мед Свисс . 2011; 7: 1950.
19. Caillault-Sergent A, Illinger J, Dauwalder O, Nesme P, Argaud L. Некротизирующее сообщество
приобрело пневмонию из-за секретирующего лейкоцидин Пантона-Валентайна Staphylococcus aureus : редкий диагноз, который следует вызывать. Presse Med. 2011; 40: 966-970.
20. Маркос М.А., Эсператти М., Торрес А. Вирусная пневмония. Curr Opin Infect Dis. 2009; 22: 143-147.
21. Руусканен О., Лахти Э., Дженнингс Л.С. и др. Вирусная пневмония. Ланцет. 2011; 377: 1264-1275.
22. Cesario TC. Вирусы, связанные с пневмонией у взрослых. Клиническая инфекция . 2012; 55: 107-113.
23. Cunha BA. Тяжелая аденовирусная внебольничная пневмония, имитирующая Legionella. Eur J Clin Microbiol Infect Dis. 2009; 28: 313-315.
24. Льюис П.Ф., Шмидт М.А., Лу X и др. Вспышка тяжелого респираторного заболевания в сообществе, вызванного аденовирусом человека серотипа 14. J Infect Dis. 2009; 199: 1427-1434.
25. Vigil KJ, Adachi JA, Chemaly RF. Вирусные пневмонии у взрослых хозяев с ослабленным иммунитетом.
J Intensive Care Med. 2010; 25: 307-326.
26. Bartlett JG. Диагностические тесты на возбудителей внебольничной пневмонии. Clin Infect Dis. 2011;
52: S296-S304.
27. Трамонтана А.Р., Синицкас В. Полезны микробиологические диагностические тесты для внебольничной пневмонии. Med J Aust . 2010; 192: 235-236.
28. Смит П.Р. Какие диагностические тесты необходимы при внебольничной пневмонии? Med Clin North Am. 2001; 85: 1381-1396.
29. Трамонтана А.Р., Синицкас В. Полезны микробиологические диагностические тесты для внебольничной пневмонии. Med J Aust . 2010; 192: 235-236.
30. Аневлавис С., Петроглоу Н., Цаварас А. и др. Проспективное исследование диагностической полезности окрашивания мокроты по Граму при пневмонии. J Заражение. 2009; 59: 83-89.
31. Устяновский А. Диагностика внебольничной и атипичной пневмонии. Curr Opin Pulm Med. 2012; 18: 259-263.
32. Ikegame S, Wakamatsu K, Kumazoe H, et al. Ретроспективный анализ 111 случаев пневмококковой пневмонии: клиника и факторы прогноза. Медицинский работник . 2012; 51: 37-43.
33. Watt JP, Moisi JC, Donaldson RL, et al. Использование серологии и определения антигенов в моче для оценки доли внебольничной пневмонии у взрослых, относимой на счет Streptococcus pneumoniae . Epidemiol Infect. 2010; 138: 1796-1803.
34. Cunha BA. Амбулаторная внебольничная пневмония: преобладание атипичных возбудителей. Eur J Clin Microbiol Infect Dis. 2003; 2: 579-583.
35. Марри Т.Дж., Peeling RW, Fine MJ, et al. Амбулаторные больные с внебольничной пневмонией. Частота атипичных агентов и клиническое течение. Am J Med. 1996; 101: 508-515.
36. Schneeberger PM, Dorigo-Zetsma JW, van der Zee A, et al.Диагностика атипичных возбудителей у пациентов, госпитализированных с внебольничной респираторной инфекцией. Scand J Infect Dis. 2004;
36: 269-273.
37. Marrie TJ. Ку-лихорадка пневмония. Curr Opin Infect Dis. 2004; 17: 137-142.
38. Кунья Б.А., Наушин С., Буш Л. Тяжелая внебольничная пневмония (ВП) с лихорадкой Ку, имитирующая болезнь легионеров: клиническое значение холодовых агглютининов, антител к гладкой мускулатуре и тромбоцитоза. Сердце легкое. 2009; 38: 354-362.
39. Мияшита Н., Фукано Х., Йошид К. и др. Можно ли отличить атипичную пневмонию от бактериальной пневмонии? Оценка рекомендаций по внебольничной пневмонии в Японии . Respir Med. 2004; 98: 952-960.
40. Масиа М., Гутьеррес Ф., Падилья С. и др. Клиническая характеристика пневмонии, вызванной атипичными патогенами, сочетающая классические и новые предикторы. Clin Microbiol Infect. 2007; 13: 153-161.
41. Cunha BA, Pherez FM. Mycoplasma pneumoniae внебольничная пневмония (ВП) у
пожилых людей: диагностическое значение острого тромбоцитоза. Сердце легкое . 2009; 38: 444-449.
42. Турман К.А., Вальтер Н.Д., Шварц С.Б. и др. Сравнение лабораторных диагностических процедур для обнаружения Mycoplasma pneumoniae при вспышках среди населения. Clin Infect Dis. 2009; 48:
1244-1249.
43. Cunha BA. Повышение уровня трансаминаз в сыворотке крови у пациентов с пневмонией Mycoplasma pneumoniae . Clin Microbiol Infect. 2005; 11: 1051-1052.
44. Ли И., Ким Т.С., Юн ХК. Mycoplasma pneumoniae пневмония: признаки КТ у 16 пациентов. Eur Radiol. 2006; 16: 719-725.
45. Сотгиу С., Пуглиатти М., Росати Г. и др. Неврологические расстройства, связанные с инфекцией Mycoplasma pneumoniae . Eur J Neurol. 2003; 10: 165-168.
46. Блази Ф, Тарсия П., Алиберти С. Chlamydophila pneumoniae. Клин Микробиол Инфекция . 2009; 15:
29-35.
47. Окада Ф., Андо Ю., Вакисака М., Мацумото С., Мори Х. Chlamydia pneumoniae, пневмония и Mycoplasma pneumoniae, пневмония: сравнение клинических данных и результатов компьютерной томографии. J Comput Asist Tomogr. 2005; 29: 626-632.
48. Cunha BA. Клинический диагноз болезни легионеров: диагностическая ценность комбинации не
специфических лабораторных тестов. Инфекция. 2008; 6: 395-397.
49. Cunha BA. Болезнь легионеров: клиническое отличие от типичных и других атипичных пневмоний. Infect Dis Clin North Am. 2010; 24: 73-105.
50. Cunha BA. Диагностическое значение относительной брадикардии при инфекционном заболевании. Clin Microbiol Infect. 2000; 6: 633-634.
51. Кунья Б.А., Стролло С., Шох П. Чрезвычайно повышенная скорость оседания эритроцитов (СОЭ) при
болезни легионеров. Eur J Clin Microbiol Infect Dis. 2010; 30: 1567-1569.
52. Cunha BA. Уровни сывороточного ферритина при внебольничной пневмонии Legionella. Clin Infect Dis. 2008; 46: 1789-1791.
53. Franzin L, Cabodi D. Legionella pneumonia и сывороточный прокальцитонин .Curr Microbiol. 2005; 50:
43-46.
54. Cunha BA, Klein NC, Strollo S, et al. Болезнь легионеров, имитирующая грипп свиней (h2N1). Сердце легкое. 2010; 39: 242-248.
55. Cunha BA, Mickail N, Syed U, et al. Экспресс-клиническая диагностика болезни легионеров во время «волны предвестника» пандемии свиного гриппа (h2N1): триада болезни легионеров. Сердце легкое. 2010; 39: 249-259.
56. Coletta FS, Fein AM. Радиологическое проявление Legionella / Legionella-подобных организмов. Semin Respir Infect. 1998; 13: 109-115.
57. Cunha CB. Дифференциальный диагноз инфекционных болезней. В: Cunha BA (ред.). Основные антибиотики . (11-е изд). Садбери, Массачусетс: Джонс и Бартлетт; 2012.
| Определение (MSH) | Воспаление любой части, сегмента или доли паренхимы легкого. |
| Определение (MEDLINEPLUS) | Пневмония — это инфекция одного или обоих легких. Многие микробы, такие как бактерии, вирусы и грибки, могут вызывать пневмонию. Вы также можете заразиться пневмонией при вдыхании жидкости или химического вещества. Люди, которым грозит самый высокий риск, старше 65 лет или младше 2 лет либо уже имеют проблемы со здоровьем. Симптомы пневмонии варьируются от легких до тяжелых. Немедленно обратитесь к врачу, если вы
Ваш врач будет использовать вашу историю болезни, медицинский осмотр и лабораторные анализы для диагностики пневмонии.Лечение зависит от того, какое у вас есть. Если причиной являются бактерии, могут помочь антибиотики. Если у вас вирусная пневмония, ваш врач может назначить противовирусное лекарство для ее лечения. Профилактика пневмонии всегда лучше, чем ее лечение. Существуют вакцины для предотвращения пневмококковой пневмонии и гриппа. Другие профилактические меры включают частое мытье рук и отказ от курения. NIH: Национальный институт сердца, легких и крови |
| Определение (NCI_NCI-GLOSS) | Сильное воспаление легких, при котором альвеолы (крошечные воздушные мешочки) заполнены жидкостью.Это может вызвать уменьшение количества кислорода, который кровь может поглотить из воздуха, вдыхаемого в легкие. Пневмония обычно вызывается инфекцией, но также может быть вызвана лучевой терапией, аллергией или раздражением легочной ткани вдыхаемыми веществами. Он может затрагивать часть или все легкие. |
| Определение (NCI) | Острое, острое и хроническое или хроническое воспаление, локально или диффузно поражающее паренхиму легких, вызванное инфекциями (вирусами, грибами, микоплазмами или бактериями), лечением (например,грамм. радиация) или воздействие (вдыхание) химических веществ. Симптомы включают кашель, одышку, лихорадку, озноб, боль в груди, головную боль, потливость и слабость. |
| Определение (CSP) | воспаление легких с уплотнением и экссудацией. |
| Концепты | Болезнь или синдром ( T047 ) |
| MSH | D011014 |
| ICD10 | J18.9 |
| SnomedCT | 274103002, 155552002, 155558003, 2663, 155548002, 60363000, 205237003, 233604007 |
| LNC | LP21407-9, MTHU020831, LA7465-3 |
| Английский | Пневмонит, пневмония, пневмония, пневмония неуточненная, пневмониты, пневмония БДУ, пневмония (диагноз), пневмония, пневмония БДУ, пневмония [заболевание / обнаружение], пневмония, воспаление легких, пневмония неуточненная, пневмония, воспаление легких, воспаление легких, воспаление Легкие, Воспаление, Легочные, Воспаления, Легкие, Воспаления, Легочные, Воспаление легких, Воспаление легких, Воспаление легких, Воспаление легких, Пневмония БДУ (расстройство), Воспаление легких, Воспаление легких, Пульмонит, ПНЕВМОНИЯ, Пневмония (расстройство), Пневмония (расстройство) , Пневмония (заболевание) [неоднозначно], пневмонит |
| Французский | PNEUMONIE, Застой легких, SAI, Pneumonite, Pneumonie SAI, Pneumopathie influenctieuse, Pneumonie |
| Португальский | PNEUMONIA, Пневмонит NE, Пульмонит, Пневмония NE, Пульмония, Пневмония, Inflamação do Pulmão, Inflamação Pulmonar, Pneumonite |
| Испанский | NEUMONIA, Neumonía NEOM, Neumonía NEOM, neumonia, SAI (trastorno), Пневмония NOS, neumonia, SAI, Pneumonía, Pulmonía, neumonía (Concepto no activo), neumonía (trastorno), neumonía, Neumónónía, Inflamacia |
| Немецкий | PNEUMONIE, Pneumonie NNB, Pulmonitis, Pneumonitis NNB, Pneumonie, nicht naeher bezeichnet, Lungenentzuendung, Pneumonie, Pneumonitis, Lungenentzündung |
| Итальянский | Infezione polmonare, Polmonite aspecifica, Infezione dei polmoni, Infezione polmonare aspecifica, Pneumonite, Infiammazione del polmone, Infiammazione polmonare, Polmonite |
| Голландский | pneumonie NAO, пневмонит NAO, пульмонит, Pneumonie, niet gespecificeerd, pneumonie, Pneumonie, Longontsteking, Pneumonitis |
| Японский | 肺炎 NOS, 肺 臓 炎, 肺 臓 炎 NOS, ハ イ エ ン NOS, ハ イ エ ン, ハ イ ゾ ウ エ ン NOS, ハ イ ゾ ウ エ ン, 肺炎 |
| Шведский | Воспаление легких |
| Чешский | pneumonie, Pneumonie, Pulmonitida, Pneumonie NOS, Pneumonitida NOS, zápal plic, zánět plic |
| финский | Кеухкокууме |
| Русский | ПНЕВМОНИЯ, ПНЕВМОНИЯ |
| Корейский | 상세 불명 의 폐렴 |
| Хорватский | ПНЕВМОНИЯ |
| Польский | Zapalenie płuc |
| Венгерский | пневмония, пневмонит k.м.н., пневмония к.м.н., пульмонит |
| Норвежский | Pneumoni, Lungebetennelse |
emDOCs.net — Обучающие случаи из EmDocs по неотложной медицине: ED Оценка внебольничной пневмонии — emDOCs.net
Авторы: Брит Лонг, MD (@long_brit, EM, лечащий врач в SAUSHEC) и Дрю А.Long, BS (@ drewlong2232, Медицинский факультет Университета Вандербильта) // Под редакцией: Alex Koyfman, MD (@EMHighAK, EM, лечащий врач, Юго-западный медицинский центр UT / Мемориальная больница Parkland)
Добро пожаловать в emDocs Cases! Это будет тематическое обсуждение тем EM, от основных до передовых и спорных. Сегодня мы начнем с того, что часто встречается в медицине неотложной помощи: внебольничной пневмонии (ВП).
———————————————————————————-
Вы начинаете первую смену с двумя пациентами.Один — 24-летний мужчина с трехдневной лихорадкой, продуктивным кашлем и ознобом. Он отметил снижение аппетита, но отсутствие тошноты, рвоты или диареи. У него нет истории болезни, он не принимает лекарства и не страдает аллергией.
Экзамен: RR 23 / мин, HR 112 уд / мин, Sat 95% по RA, T 38.1C и BP 128/68. Он выглядит уставшим, хотя и нетоксичным, с нормальной слизистой оболочкой, HEENT и обследованием брюшной полости. При осмотре легких вы обнаруживаете правые хрипы, но никаких других аномалий.
Ваш второй пациент — женщина 73 лет с историей ИБС и СД.У нее трехдневный жар, продуктивный кашель и озноб. Она живет дома со своим мужем, который страдает тяжелым слабоумием. Она в первую очередь ухаживает за ним. Из-за болезни она не могла должным образом заботиться о нем. Она принимает аспирин, метопролол, гидрохлоротиазид и метформин.
Экзамен показывает: RR 24 / мин, HR 92, Sat 90% по RA, T 37,9 и BP 132/75. Слизистая сухая, слева хрипы. У нее нормальное сердечно-сосудистое обследование и обследование брюшной полости, без повреждений кожи.
Итак, это два наших пациента. Сегодня мы обсудим несколько аспектов внебольничной пневмонии, включая: 1) перспективу заболевания, 2) анамнез и физический осмотр, 3) рентгенограмму грудной клетки, 4) альтернативную визуализацию, 5) использование ультразвука и 6) клинические оценки / диспансеризацию.
1. Заболевание: что такое внебольничная пневмония?Пневмония — это острая инфекция легочных альвеол. Пневмония — распространенная инфекция и основная причина инфекционных смертей.Смертность при тяжелой пневмонии составляет 28%, но чаще менее 5%. Американское общество инфекционных заболеваний (IDSA) недавно изменило определение подтипов пневмонии, показанных здесь:
Внебольничная пневмония | Острая легочная инфекция у пациента, который не госпитализирован или не проживает в учреждении длительного ухода за 14 или более дней до обращения. |
| Госпитальная пневмония | Пневмония, возникшая через 48 часов или более после госпитализации, при первичном обращении отсутствует. |
| Вентиляционная пневмония | Пневмония, возникшая через 48-72 часа после интубации, которой не было до этой интубации. |
Внебольничная пневмония является обычным явлением, так как она является причиной 60 000 госпитализаций в год. Причины пневмонии включают бактерии (наиболее частые), вирусы и грибки. Однако микробный агент никогда не выявляется у более чем 50% пациентов с пневмонией. Типичные возбудители включают S. pneumoniae и H.influenza , наиболее распространенным является S. pneumo . «Атипичные» патогены включают Legionella, Mycoplasma, и Chlamydia . Вирусные причины включают грипп, парагрипп, коронавирус и многие другие.
2. Какие данные анамнеза и физикального обследования указывают на наличие пневмонии у наших пациентов?Общие признаки и симптомы пневмонии включают кашель (79% -91%), лихорадку (до 80%), увеличение мокроты (до 65%), плевритную боль в груди (до 50%), частоту дыхания более 24 вдохов. в минуту (от 45% до 70%), озноб (от 40% до 50%) и одышка (примерно 70%). 14-20 Однако никакая комбинация не является диагностической. Находки в легких, такие как перкуссия и потрескивание, являются наиболее надежными. Но, как известно большинству из нас, обследование у разных поставщиков услуг различается. 11,14-18,20
| Находка | Положительный коэффициент правдоподобия | Отрицательный коэффициент правдоподобия |
| История : Лихорадка Озноб | 1.7-2.1 1,3–1,7 | 0,6-0,7 0,7-0,9 |
| Экзамен : Тахикардия Тахипноэ Гипертермия Тупость при перкуссии Снижение шума дыхания Трещины Рончи Эгофония | 1,6–2,3 1,5–3,4 1,4–4,4 2,2-4,3 2,3–2,5 1.6-2,7 1,4–1,5 2,0-8,6 | 0,5-0,7 0,8 0,6-0,8 0,8–0,9 0,6-0,8 0,6–0,9 0,8–0,9 0,8–1,0 |
| Лаборатория : Повышенный уровень лейкоцитов | 1,9–3,7 | 0,3–0,6 |
У 24-летнего мужчины клинически выявлена пневмония.Однако у пожилой женщины нет лихорадки. Может ли это быть пневмония?
Атипичный эквивалент типичен для пожилых людей. Пациенты с неспецифическими жалобами, такими как изменение психического статуса или тошнота / рвота, включают пожилых людей, пациентов с ослабленным иммунитетом и ослабленных пациентов. Другие неспецифические симптомы включают головокружение, недомогание, слабость, головную боль, боль в суставах и сыпь. У пожилых пациентов часто меньше симптомов, чаще встречается делирий. Почти у 2/3 пожилых пациентов не будет кашля, лихорадки или одышки, и у них с меньшей вероятностью появится озноб. 21-24 Более половины представят с замешательством. Частоту дыхания важно оценить, поскольку тахипноэ является надежным фактором диагностики пневмонии. 21-24
3. На какое тестирование распространяется гарантия? Всем ли нужен рентген для диагностики пневмонии?
Клинически 23-летний мужчина болен пневмонией. Вы начали прием 1 л NS с 1 г цефтриаксона для внебольничной пневмонии с 500 мг азитромицина перорально. Хотя он соответствует критериям сепсиса, основанным на SIRS, он выглядит нетоксичным и здоровым.Нужен ли ему CXR? Изменит ли это ваше руководство?
Диагноз ВП обычно основывается на сочетании анамнеза, обследования и рентгенографии. 5,6,11,13 В отделении неотложной помощи многим пациентам с респираторными заболеваниями делают рентгенографию, и при подозрении на пневмонию часто назначают антибиотики. 15-19 Распространенность пневмонии у пациентов с симптомами URI приближается к 5–7% при нормальных жизненных показателях.
Насколько хороша рентгенография для диагностики пневмонии?Рентгенография часто считается стандартом для диагностики пневмонии, но этому тесту недостает специфичности и чувствительности. 15,16,20 Руководящие принципы IDSA 2007 года рекомендуют некоторые формы визуализации с клиническими симптомами для диагностики пневмонии (уровень доказательности III, умеренная рекомендация). 6 Однако рентгенограмма отрицательна более чем у 30% пациентов с пневмонией с чувствительностью от 46% до 77%. 19,25-28 Одно исследование показало, что при рентгенографии не учитывается одна треть пневмоний, а при компьютерной томографии пневмония исключена в 30% случаев, когда пневмония была диагностирована на основе рентгенографии. 20,25-28 CXR нельзя полагаться на диагностику, и многие другие состояния могут продемонстрировать результаты рентгенограммы, имитирующие пневмонию.Иммуносупрессия, обезвоживание и пожилые пациенты чаще не демонстрируют рентгенологические данные из-за отсутствия миграции нейтрофилов. 27-30 Эти пациенты могут позже обратиться к рентгенологическим данным при повторной визуализации. Другие пациенты с гриппом, коклюшем, астмой и ХОБЛ проявляют аналогично пневмонии с отрицательной рентгенограммой. 11 Strep pneumoniae классически представляет собой долевой инфильтрат, Staph aureus — абсцесс или обширный инфильтрат, а Klebsiella — долевая пневмония с выпуклостью небольшой трещины.Это всего лишь несколько примеров «классических» выводов, но на них не стоит полагаться.
Другие результаты рентгенографии включают плевральный выпот, базилярные инфильтраты, интерстициальные инфильтраты или абсцессы. Пневмония может проявляться по-разному на рентгенограмме, и многие пациенты могут не демонстрировать классические рентгенологические данные, особенно пожилые пациенты и пациенты с ослабленным иммунитетом. 11,15
Когда не требуется рентгенограмма грудной клетки?Мы знаем, что история болезни и физический осмотр не всегда надежны.Некоторые формы визуализации, обычно рентгенография, часто используются для оценки пневмонии. 16,23 Пациенты с аномальными жизненно важными показателями или признаками сепсиса (включая тахикардию, частоту дыхания > 20 вдохов в минуту или лихорадку), возрастом старше 64 лет и результатами обследования (очаговая консолидация, эгофония, хрипы, хрипы , или хрипит в одностороннем порядке) требуют рентгенограммы. 16,23,36,39-41 Пациентам моложе 64 лет с отсутствием аномальных жизненно важных функций или результатов физикального обследования может не потребоваться рентгенография, поскольку вероятность пневмонии составляет менее 5%. 16,36,41-44 Несмотря на это, предпочтения многих организаций и поставщиков услуг различаются.
Вы получаете рентгенограмму для обоих пациентов, так как более молодой мужчина соответствует критериям SIRS с положительными результатами обследования, а у старшего пациента обследование не соответствует норме. Рентгенограмма у мужчин положительна на пневмонию правой нижней доли, а лабораторные исследования показывают 12 лейкоцитов, 22 мг / дл азота мочевины, а в остальных случаях — нормальные электролиты. Его лактат — 1,2. У самки неспецифические результаты с отрицательным рентгеновским снимком. У нее лактат 2,8, лейкоцитов 15.2, экспресс-скрининг на грипп отрицательный, АМК 32 мг / дл. Вы по-прежнему подозреваете пневмонию, основываясь на ее анамнезе и обследовании. Что еще может вам помочь?
4. Как насчет УЗИ?US — быстрое и надежное средство диагностики пневмонии. УЗИ демонстрирует чувствительность 95% по сравнению с 60% для рентгенографии. 33-35 Результаты США, указывающие на пневмонию, включают воздушные бронхограммы, b-линии, уплотнения, аномалии плевральной линии и плевральный выпот.Патогномоничные находки включают динамические воздушные бронхограммы. 33-35 Положительные отношения правдоподобия (LR) для этих результатов составляют от 15,6 до 16,8, с отрицательными отношениями правдоподобия от 0,03 до 0,07. 33-35
Подробнее см. В этом видео: https://www.youtube.com/watch?v=21yJm6IDuRA
Вы проводите ультразвуковое исследование пациентки, и на левой стороне вы обнаруживаете следующее изображение:
Вы начинаете прием антибиотиков и жидкости, так как у вас возросло подозрение на пневмонию.Что вы можете использовать для дальнейшей характеристики этих результатов?
5. Как насчет КТ?КТ грудной клетки имеет чувствительность, приближающуюся к 100%. 19,30 У 27% пациентов с подозрением на пневмонию инфильтрат идентифицируется на КТ и ничего не на рентгенографии. 30 Другое исследование предполагает, что КТ выявляет легочные инфильтраты у 33% пациентов без каких-либо результатов на рентгенографии, в то время как без ВП почти у 30% пациентов с инфильтратами на рентгенограмме. 19,28,30 КТ более точный и точный для пневмонии. 19,28,30 Как и каждый тест в отделении неотложной помощи, необходимо взвесить риски и преимущества, так как КТ имеет значительную стоимость и более высокую лучевую нагрузку по сравнению с рентгенографией, а также потенциально может увеличить продолжительность пребывания в отделении неотложной помощи. Его не следует использовать в качестве стандартного диагностического инструмента. Тем не менее, у пациентов с сепсисом без опознаваемого источника и отрицательной рентгенограммы грудной клетки, но с симптомами со стороны верхних дыхательных путей, указывающими на пневмонию, это следует учитывать.
КТ грудной клетки без контрастирования: инфильтрат слева.Вы продолжаете свое управление.
6. Хорошо, мне поставили диагноз пневмония, и, похоже, это внебольничная болезнь. Кто может пойти домой? Существуют ли шкалы или системы, которые могут помочь в принятии этого решения?Есть ряд аспектов, влияющих на смертность от пневмонии. Они показаны ниже. 5,6,15,16,20,25
| Находка | Отношение шансов (95% ДИ) |
| История: Острая спутанность сознания Одышка В анамнезе сердечная недостаточность История рака История неврологических заболеваний История болезни почек | 2.0 (1,7–2,3) 2,9 (1,9–3,8) 2,4 (2,2-2,5) 2,7 (2,5–2,9) 4,4 (3,8–4,9) 2,7 (2,5–2,9) |
| Обследование: Тахипноэ Гипотермия (температура < 37 o C) SBP < 100 мм рт. Ст. | 2,5 (2,2–2,8) 2,6 (2,1–3,2) 5,4 (5,0-5,9) |
| Дополнительные занятия: BUN > 20 мг / дл WBC < 4 x 10 9 клеток / л WBC > 10 x 10 9 клеток / л Многодолевое участие | 2.7 (2.3–2.0) 5,1 (3,8-6,4) 4,1 (3,5-4,8) 3,1 (1,9-5,1) |
Баллы или шкалы могут помочь в расположении пациента путем стратификации тяжести заболевания, включая CURB-65 и PSI / PORT. 5-7,25,31,32,45-48 CURB-65 был разработан и утвержден в 2003 году. На основании этого балла пациенты с 0 или 1 баллом могут быть выписаны с антибактериальной терапией. Пациенты с 2 баллами могут быть приняты или под наблюдением, а пациенты с более чем 3 баллами должны быть приняты.Пациенты с 4 или 5 баллами должны быть помещены в отделение интенсивной терапии. 7,25,47,48 Шкала CRB-65 может помочь, когда лабораторные исследования затруднены или невозможны, а CURB не учитывает возраст. 51,52 В таблице ниже показаны баллы, доступные на MDcalc: https://www.mdcalc.com/curb-65-score-pneumonia-severity
| Предиктор | Оценка |
| Путаница АМК> 19 мг / дл (> 7 ммоль / л) Частота дыхания > 30 Систолическое АД < 90 мм рт. Ст. Или диастолическое < 60 мм рт. Ст. Возраст > 65 лет | 1 1 1 1 1 |
| Оценка: 0 1 2 3 4 или 5 | Смертность за 30 дней: 0.60-0,70% 2,10–2,70% 6,80-9,20% 14.00-14.50% 27-57% |
Оценка PSI / PORT состоит из пятиуровневой системы стратификации риска. 7,25,31,32 Он был подтвержден несколько раз: одно исследование с участием 38000 госпитализированных пациентов и другое исследование с участием 2287 пациентов в стационарных и амбулаторных условиях. 31,32,49-51 Оценка основывается на возрасте, сопутствующих заболеваниях, физическом осмотре и результатах лабораторных исследований. Для завершения требуется несколько этапов. 25,31,32,49,50,51 Первый шаг влечет за собой оценку возраста пациента. Пациентам старше 50 лет отнесены к классам II — V. 25,31,32,49-51 Ниже представлена диаграмма баллов PSI / PORT. Этот показатель может увеличить количество пациентов, получающих амбулаторное лечение, со снижением смертности и количества госпитализаций (на 15%). 25,49-56 См. MDCalc: https://www.mdcalc.com/psi-port-score-pneumonia-severity-index-cap. Оценка SOAR — еще один вариант, но мы не будем здесь обсуждать эту оценку. 25,46,57
Как сравнивать баллы?В нескольких исследованиях изучались характеристики баллов. PSI / PORT может иметь лучшую чувствительность, при этом CURB-65 демонстрирует большую специфичность и PPV. Помните, что PSI / PORT требует расчетов с анамнезом, осмотром, лабораторными исследованиями и рентгеновским снимком, в то время как CURB-65 не дает результатов гипоксемии или рентгенографии. Кривые ROC составляют 0,81 для PSI, 0,73 для CURB и 0,76 для CURB-65 в одном исследовании, 50,51 с 0,736 для PSI и 0.694 для CURB-65 в другом. 58
| Характеристика | фунтов / кв. Дюйм (95% ДИ) | ЦУРБ-65 (95% ДИ) | ЦУРБ (95% ДИ) | CRB-65 (95% ДИ) |
| Объединенная чувствительность | 0,90 (0,87–0,92) | 0,62 (0,54-070) | 0.63 (0,49-0,76) | 0,33 (0,24-0,44) |
| Объединенная специфичность | 0,53 (0,46-0,59) | 0,79 (0,75-0,83) | 0,77 (0,68-0,83) | 0,92 (0,86-0,96) |
| Положительное прогнозное значение | 0,14 (0,13-0,16) | 0,24 (0,19-0,30) | 0,17 (0,14-0,22) | 0,28 (0,18-0,41) |
| Отрицательное прогнозируемое значение | 0,98 (0,98–0,99) | 0,95 (0.93-0,97) | 0,97 (0,96–0,97) | 0,94 (0,92–0,95) |
| Соотношение диагностических шансов | 10,77 (8,29-13,97) | 6.40 (5.05-8.10) | 5,75 (4,59-7,21) | 5,97 (3,41-10,44) |
PSI / PORT позволяет идентифицировать большее количество пациентов с низким риском. Имейте в виду, что результаты могут быть лучше, если их использовать вместе для прогнозирования смертности, хотя это не оценивалось. Эти баллы не оценивают социальный статус. Эти баллы не учитывают бездомность, плохое наблюдение, злоупотребление психоактивными веществами и непереносимость ПО, и они могут недооценивать степень тяжести у более молодых пациентов.Клинический гештальт необходим в сочетании с оценками. 50,51,58-61
24-летний игрок имеет CURB-65 0 и PSI / PORT 24 балла (класс 1). У суки CURB-65 2 и PSI / PORT 93 балла (класс IV).
Бонус: А как насчет биомаркеров помимо лактата?Биомаркеры были посвящены множеству исследований. К ним относятся лейкоциты, прокальцитонин (ПКТ) и СРБ. На повышенный уровень лейкоцитов нельзя полагаться, поскольку более пациентов с подтвержденной пневмонией демонстрируют нормальные уровни лейкоцитов. 21,62-64 + LR 1,9–3,7 и низкая специфичность также ненадежны. 16,20,25,51,60
ПКТ высвобождается в ответ на бактериальные инфекции, 65-68 с метаанализом, обнаружившим совокупную чувствительность и специфичность 77% и 79% соответственно. 66 Чувствительность к бактериальной инфекции в другом метаанализе составляет 88% при специфичности 81%. 67 На сегодняшний день в большинстве исследований оценивается использование ПКТ для определения момента прекращения приема антибиотиков.Однако исследования, включающие Кокрановский метаанализ, показывают, что ПКТ не влияет на смертность, частоту рецидивов или продолжительность пребывания в стационаре. 69-71
CRP поступает из печени в ответ на воспаление и обладает чувствительностью 70% и специфичностью 90%, если для диагностики пневмонии используется порог 40 мг / л, хотя в другом исследовании специфичность составляет 65%. 72,73
WBC, PCT и CRP не следует использовать для рутинной оценки пневмонии, необходимы дальнейшие исследования.
24-летний мужчина выглядит лучше, теперь с нормальным VS. Он хочет уйти, а вы выписываете ему антибиотики. Женщина также чувствует себя лучше после вашей реанимации, но с учетом ее шкалы стратификации риска и вашего клинического гештальта вы обсуждаете ее случай с госпиталистом, который соглашается с вами в том, что ее следует госпитализировать.
Сводка— Пневмония имеет широкий спектр проявлений.
— Одно исследование показывает распространенность 2.6% для пневмонии у пациентов с симптомами URI , в то время как другие исследования показывают, что это ближе к 7% .
– Никакая комбинация анамнеза, осмотра и тестирования не может улучшить диагностическую вероятность пневмонии до более 50% .
— Пациентам моложе 65 лет с нормальными показателями жизнедеятельности и нормальным исследованием легких может не потребоваться рентгенография. Пациенты с симптомами URI, аномалиями жизненно важных функций и аномалиями легких должны иметь визуализацию .
— Для визуализации может быть полезен US . Пациентам с высокой вероятностью пневмонии и отрицательным рентгеновским снимком, например, с иммуносупрессией , обезвоживанием и пожилым возрастом , может потребоваться дополнительная визуализация, например, КТ грудной клетки.
— Клинические баллы могут помочь в стратификации и устранении рисков, но их следует использовать только в сочетании с клинической оценкой и гештальтом .
— Следует принимать во внимание социальное положение пациента, историю злоупотребления психоактивными веществами и толерантность к ПО .
Ссылки / Дополнительная литература:- Хальм Э.А., Тейрштейн А.С. Ведение внебольничной пневмонии. N Engl J Med 2002; 347: 2039-45.
- Клинические классификации для исследований политики здравоохранения: статистика стационаров больниц, 1996 г. Роквилл, доктор медицины, Агентство по политике и исследованиям в области здравоохранения. Публикация HCPR № 99-0034; 1999. Отчет
- по национальной статистике естественного движения населения: Смертность: окончательные данные за 2011 г. Том 63, № 3, 2013 г. http: // www.cdc.gov/nchs/data/nvsr/nvsr63/nvsr63_03.pdf. По состоянию на 07 октября 2016 г.
- gov — Сравнение больниц. https://www.medicare.gov/hospitalcompare/search.html (по состоянию на 19 апреля 2016 г.).
- Kalil AC, Metersky ML, Klompas M, Muscedere J, Sweeney DA, Palmer LB и др. Ведение взрослых с внутрибольничной пневмонией и пневмонией, связанной с искусственной вентиляцией легких: Руководство по клинической практике, 2016 г., Американское общество инфекционных заболеваний и Американское торакальное общество. Клинические инфекционные болезни 2016; 63 (5): 1-51.
- Mandell LA, Wunderink RG, Anzueto A, Bartlett JG, Campbell GD, Dean NC, Dowell SF, File TM Jr, Musher DM, Niederman MS, Torres A, Whitney CG; Общество инфекционных болезней Америки; Американское торакальное общество. Общество инфекционных болезней Америки / Американское торакальное общество согласовали руководящие принципы ведения внебольничной пневмонии у взрослых. Clin Infect Dis. 2007 1 марта; 44 Приложение 2: S27-72.
- Wunderink RG, Waterer GW. Внебольничная пневмония: патофизиология и факторы хозяина с акцентом на возможные новые подходы к лечению инфекций нижних дыхательных путей.Infect Dis Clin North Am 2004; 18: 743.
- Strieter RM, Belperio JA, Keane MP. Врожденные защитные механизмы организма хозяина в легких: роль цитокинов. Curr Opin Infect Dis 2003; 16: 193.
- Мейсон С.М., Нельсон С. Легочная защита хозяина и факторы, предрасполагающие к легочной инфекции. Clin Chest Med 2005; 26:11.
- Johansson N, Kalin M, Tiveljung-Lindell A, Giske CG и Hedlung J. Этиология внебольничной пневмонии: повышение микробиологической эффективности с помощью новых диагностических методов. Clin Infect Dis 2010; 50: 202.
- Wunderink RG, Waterer GW. Внебольничная пневмония. New Engl J Med 2014; 370 (6): 543-51.
- de Roux A, Marcos MA, Garcia E, Mensa J, Ewig S, Lode H, Torres A. Вирусная внебольничная пневмония у взрослых без иммунодефицита. Сундук 2004 г .; 125: 1343.
- Chow AW, Benninger MS, Brook I, Brozek JL, Goldstein EJC, Hicks LA, et al. Руководство IDSA по клинической практике острого бактериального риносинусита у детей и взрослых. Clin Infect Dis 2012 20 марта;
- Мэлони Дж., Андерсон Э., Йили Д.М.Глава 65: Пневмония и легочные инфильтраты. Неотложная медицина Тинтиналли: комплексное руководство, 8 th http://accessemergencymedicine.mhmedical.com/content.aspx?bookid=1658§ionid=109429397. По состоянию на 3 октября 2016 г.
- Marrie TJ. Внебольничная пневмония. Clin Infect Dis 1994; 18: 501.
- Метлей JP, Капур WN, Fine MJ. У этого пациента внебольничная пневмония? Диагностика пневмонии по анамнезу и физическому осмотру. JAMA 1997; 278: 1440.
- Coley CM, замужем TJ, Lave JR и др. Процессы и результаты оказания помощи пациентам с внебольничной пневмонией: результаты когортного исследования группы исследования исходов у пациентов с пневмонией (PORT). Arch Intern Med 1999, 10 мая; 159 (9): 970-80.
- Рош А.Дж. Диагностика пневмонии на основании истории болезни и физического осмотра. Ann Emerg Med, ноябрь 2005 г .; 46 (5): 465-467.
- Классенс Ю.Е., Дебре М.П., Тубах Ф., Брун А.Л., Раммаерт Б., Хаусфатер П., Наккаш Дж.М., Рэй П., Шоке С., Каретт М.Ф. и др.Раннее сканирование с помощью компьютерной томографии грудной клетки для диагностики и принятия решения о лечении при подозрении на внебольничную пневмонию. Am J Respir Crit Care Med 2015; 192: 974–982.
- Metlay JP, Fine JM. Стратегии тестирования при первичном ведении пациентов с внебольничной пневмонией. Ann Intern Med. 2003; 138: 109-118.
- Marrie TJ. Внебольничная пневмония у пожилых людей. Clin Infect Dis. 2000 Октябрь; 31 (4): 1066-78.
- Riquelme R, Torres, A, el-Ebiary M, de la Bellacasa JP, Estruch R, Mensa J et al.Внебольничная пневмония у пожилых людей: многомерный анализ риска и прогностических факторов. Am J Respir Crit Care Med 1996, ноябрь; 154 (5): 1450-5.
- Metlay JP, Schulz R, Li YH, Singer DE, Marrie TJ, Coley CM et al. Влияние возраста на симптомы у пациентов с внебольничной пневмонией. Arch Intern Med 1997, 14 июля; 157 (13): 1453-9.
- Фернандес-Сабе Н., Карратала Дж., Розон Б., Дорка Дж., Вердагер Р., Манреса Ф., Гудиол Ф. Внебольничная пневмония у очень пожилых пациентов: возбудители, клинические характеристики и исходы.Медицина (Балтимор) 2003 Май; 82 (3): 159-69.
- Singanayagam A, Chalmers JD, Hill AT. Оценка тяжести внебольничной пневмонии: обзор. QJ Med 2009; 102: 379-88.
- Syrja H, Broas M, Suramo I, Ojala A, Lahde S. Компьютерная томография высокого разрешения для диагностики внебольничной пневмонии. Clin Infect Dis. 1998; 27: 358-63.
- Бартлетт Дж. Г., Манди Л. М.. Внебольничная пневмония. N Engl J Med. 1995; 333: 1618-24.
- Self WH, Courtney DM, McNaughton DC et al.Высокая несогласованность рентгеновского снимка грудной клетки и компьютерной томографии для выявления затемнения легких у пациентов с ЭД: значение для диагностики пневмонии. Am J Emerg Med 2013; 31: 401-5.
- Хэш РБ, Стивенс Дж.Л., Лоренс МБ, Фогель Р.Л. Взаимосвязь между объемным статусом, гидратацией и рентгенологическими данными в диагностике внебольничной пневмонии. J Fam Pract. 2000; 49: 833-7.
- Hayden GE, Wrenn KW. Рентгенограмма грудной клетки по сравнению с компьютерной томографией при оценке пневмонии.J Emerg Med 2009, апрель; 36 (3): 266-70.
- Fine MJ, Stone RA, Singer DE, Coley CM, Marrie TJ, Lave JR et al. Процессы и результаты оказания помощи пациентам с внебольничной пневмонией: результаты когортного исследования группы исследования исходов у пациентов с пневмонией (PORT). Arch Intern Med 1999, 10 мая; 159 (9): 970-80.
- Fine MJ, Auble TE, Yealy DM, Hanusa BH, Weissfeld LA, Singer DE, et al. Правило прогноза для выявления пациентов с внебольничной пневмонией из группы низкого риска. N Engl J Med 1997 23 января; 336 (4): 243-50.
- Bourcier JE, Paquet J, Seinger M, Gallard E, Redonnet JP, Cheddadi F. Сравнение эффективности ультразвукового исследования легких и рентгенографии грудной клетки для диагностики пневмонии в отделении неотложной помощи. Am J Emerg Med. 2014 Февраль; 32 (2): 115-8.
- Ху QJ, Shen YC, Jia LQ, Guo SJ, Long HY, Pang CS и др. Диагностическая эффективность УЗИ легких в диагностике пневмонии: двумерный метаанализ. Int J Clin Exp Med 2014 15 января; 7 (1): 115-21.
- Чавес М.А., Шамс Н., Эллингтон Л.Э., Наитани Н., Гилман Р.Х., Штайнхофф М.С. и др.УЗИ легких для диагностики пневмонии у взрослых: систематический обзор и метаанализ Respir Res. 2014 23 апреля; 15:50.
- Паукер С.Г., Кассирер Ю.П. Пороговый подход к принятию клинических решений. N Engl J Med. 1980; 302: 1109-17.
- Salkind AR, Кадди PG, Foxworth JW. Рациональное клиническое обследование. У этого пациента аллергия на пенициллин? Доказательный анализ вероятности аллергии на пенициллин. ДЖАМА. 2001; 285: 2498-505.
- Cohen ML. Эпидемиология лекарственной устойчивости: последствия для пост-антимикробной эры.Наука. 1992; 257: 1050-5.
- Gonzales R, Bartlett JG, Besser RE и др. Принципы правильного использования антибиотиков для лечения неосложненного острого бронхита: история вопроса. Ann Intern Med 2001; 134: 521.
- Emerman CL, Dawson N, Speroff T и др. Сравнение мнения врача и помощь в принятии решения при заказе рентгенограмм грудной клетки при пневмонии у амбулаторных пациентов. Энн Эмерг Мед 1991; 20: 1215.
- Graffelman AW, Cessie SL, Knuistingh Neven A, et al. Могут ли только анамнез и обследование достоверно предсказать пневмонию? Фам Практ 2007; 56: 465.
- O’Brien WT, Rohweder DA, Lattin GE et al. Клинические показатели рентгенологических данных у пациентов с подозрением на внебольничную пневмонию: кому нужен рентген грудной клетки? J Am Coll Radiol 2006; 3: 703.
- Engle MF, Paling FP, Hoepelman AIM, van der Meer V, Oosterheert JJ. Оценка доказательств для имплантации измерения С-реактивного белка у взрослых пациентов с подозрением на инфекцию нижних дыхательных путей в первичной медико-санитарной помощи: систематический обзор. Fam Pract 2012; 29: 383.
- Nolt BR, Gonzales R, Maselli J, et al. Аномалии жизненно важных функций как предикторы пневмонии у взрослых с острым кашлем. Am J Emerg Med 2007; 25: 631.
- Камат А., Пастер М.К., Слэйд М.Г. и др. Распознавание тяжелой пневмонии с помощью простых клинических и биохимических измерений. Clin Med 2003; 3: 54e6.
- Мьинт П.К., Камат А.В., Ваулер С.Л., Мейси Д.Н., Харрисон Б.Д., Британское торакальное общество. Критерии оценки тяжести, рекомендованные Британским торакальным обществом (BTS) для внебольничной пневмонии (ВП) и пожилых пациентов.Следует ли использовать критерии SOAR (систолическое артериальное давление, оксигенацию, возраст и частоту дыхания) у пожилых людей? Компиляционное исследование двух предполагаемых когорт. Возраст, старение 2006; 35: 286-91.
- Lim WS, van der Eerden MM, Laing R, et al. Определение степени тяжести внебольничной пневмонии при поступлении в больницу: международное исследование и валидация. Thorax 2003; 58: 377-82.
- Лим WS, Льюис S, Macfarlane JT. Правила прогнозирования тяжести внебольничной пневмонии: валидационное исследование.Торакс 2000; 55: 219-23.
- Шах Б.А., Ахмед В., Дхоби Г.Н., Шах Н.Н., Хуршид С.К., Хак I. Достоверность индекса тяжести пневмонии и системы оценки тяжести CURB-65 при внебольничной пневмонии в индийских условиях. Индийский J Chest Dis Allied Sci. 2010 январь-март; 52 (1): 9-17.
- Ауески Д., Обле Т.Э., Йили Д.М., Стоун Р.А., Оброски Д.С., Михан Т.П. и др. Проспективное сравнение трех утвержденных правил прогнозирования прогноза внебольничной пневмонии. Am J Med. 2005 Апрель; 118 (4): 384-92.
- Loke YK, Kwok CS, Niruban A, Myint PK. Значение шкал тяжести в прогнозировании смертности от внебольничной пневмонии: систематический обзор и метаанализ. Торакс 2010; 65: 884-890.
- Capelastegui A, España PP, Quintana JM, et al. Валидация правила прогнозирования для ведения внебольничной пневмонии. Eur Respir J. 2006; 27 (1): 151-7.
- Йили Д.М., Обле Т.Э., Стоун Р.А., Лаве Дж. Р., Михан Т.П., Графф Л.Г. и др. Эффект увеличения интенсивности выполнения рекомендаций по пневмонии: рандомизированное контролируемое исследование.Ann Intern Med. 2005 20 декабря; 143 (12): 881-94.
- Renaud B, Coma E, Labarere J, Hayon J, Roy PM, Boureaux H. Регулярное использование индекса тяжести пневмонии для определения места лечения пациентов с пневмонией в отделении неотложной помощи: многоцентровый, проспективный, наблюдательный , контролируемое когортное исследование. Clin Infect Dis. 2007, 1 января; 44 (1): 41-9.
- Carratalà J, Fernández-Sabé N, Ortega L, Castellsagué X, Rosón B, Dorca J и др. Амбулаторное лечение в сравнении с госпитализацией по поводу внебольничной пневмонии: рандомизированное исследование с участием пациентов из группы низкого риска.Ann Intern Med. 2005 1 февраля; 142 (3): 165-72.
- Atlas SJ, Benzer T.I, Borowsky LH и др. Безопасное увеличение доли пациентов с внебольничной пневмонией, получающих амбулаторное лечение. Arch Intern Med 1998; 158: 1350–6.
- Субраманиан Д.Н., Мусонда П., Шанкаран П., Тарик С.М., Камат А.В., Мьинт ПК. Эффективность критериев оценки SOAR (систолическое артериальное давление, оксигенация, возраст и частота дыхания) при внебольничной пневмонии: проспективное многоцентровое исследование. Возраст Старение. 2013 Янв; 42 (1): 94-7.
- Ман С.Ю., Ли Н., Ип М., Антонио Г.Е., Чау СС, Мак П. и др. Проспективное сравнение трех правил прогнозирования для оценки тяжести внебольничной пневмонии в Гонконге. Торакс 2007; 62: 348-53.
- Эвиг С., Кляйнфельд Т., Бауэр Т., Зайферт К., Шефер Х., Гёке Н. Сравнительная проверка прогностических правил внебольничной пневмонии у пожилых людей. Eur Respir J 1999; 14: 370-5.
- Buising KL, Turnky KA, Black JF, MacGregor L, Street AC, Kennedy MP и др.Проспективное сравнение показателей тяжести для выявления пациентов с тяжелой внебольничной пневмонией: пересмотр того, что подразумевается под тяжелой пневмонией. Торакс 2006; 61: 419-24.
- Roson B, Carratala J, Dorca J, Casanova A, Manresa F, Gudiol F. Этиология, причины госпитализации, классы риска и исходы внебольничной пневмонии у пациентов, госпитализированных на основе общепринятых критериев госпитализации. Clin Infect Dis 2001; 33: 158-65.
- Furer V, Raveh D, Picard E, Goldberg S, Izbicki G.Отсутствие лейкоцитоза при бактериемической пневмококковой пневмонии. Prim Care Respir J. 2011 сентябрь; 20 (3): 276-81.
- Харпер С., Ньютон П. Клинические аспекты пневмонии у пожилых ветеранов. J Am Geriatr Soc 1989; 37: 867-72.
- Глекман Р., Хиберт О. Афебрильная бактериемия. Феномен у гериатрических пациентов. JAMA 1982; 248: 1478-82.
- Лю Д., Су Л., Гуань В., Сяо К., Се Л. Прогностическое значение прокальцитонина при пневмонии: систематический обзор и мета-респирология (Карлтон, Вик). 2016; 21 (2): 280-288.
- Wacker C, Prkno A, Brunkhorst FM, Schlattmann P. Прокальцитонин как диагностический маркер сепсиса: систематический обзор и метаанализ. Lancet Infect Dis 2013 Май; 13 (5): 426-35.
- Саймон Л., Говен Ф., Амре Д. К., Сен-Луи П., Лакруа Дж. Уровни прокальцитонина и С-реактивного белка в сыворотке как маркеры бактериальной инфекции: систематический обзор и метаанализ. Clin Infect Dis 2004 15 июля; 39 (2): 206-17.
- Maisel A, Neath S-X, Landsberg J, et al. Использование прокальцитонина для диагностики пневмонии у пациентов с основной жалобой на одышку: результаты исследования BACH (биомаркеры при острой сердечной недостаточности).Европейский журнал сердечной недостаточности 2012; 14 (3): 278-286.
- Bouadma L, Luyt CE, Tubach F, Cracco C, Alvarez A, Schwebel C, Schortgen F и др. Использование прокальцитонина для снижения воздействия антибиотиков на пациентов в отделениях интенсивной терапии (исследование PRORATA): многоцентровое рандомизированное контролируемое исследование. Lancet 2010 6 февраля; 375 (9713): 463-74.
- Jensen JU, Hein L, Lundgren B, Bestle MH, Mohr TT, Andersen MH и др. Вмешательства против инфекций на основе прокальцитонина с целью увеличения количества соответствующих антибиотиков на ранней стадии и повышения выживаемости в отделении интенсивной терапии: рандомизированное исследование.Crit Care Med 2011 сентябрь; 39 (9): 2048-58.
- Schuetz P, Müller B, Christ-Crain M, et al. Прокальцитонин для начала или прекращения приема антибиотиков при острых респираторных инфекциях.

